Наросты на ногах фото: Наросты на коже – от бородавки до меланомы. Ищем причину в Ангио Лайн
Наросты на коже – от бородавки до меланомы. Ищем причину в Ангио Лайн
В медицинском обиходе вместо понятия «нарост» используется «новообразование».
Новообразования делятся на доброкачественные и злокачественные.
Доброкачественные медленно растут, не разрушая окружающие клетки. Часто их рост полностью прекращается.
Злокачественные новообразования деформируют соседние ткани, растут хаотично и неоднородно, вызывая осложнения.
Доброкачественные наросты:
Бородавки
Образования вызываются вирусом папилломы человека в результате иммунных заболеваний или нарушений обмена веществ. Большинство из них – безвредны, опасны только бородавки более 0,5 см, плоские или не имеющие чётких контуров и яйцевидные.
Родинки
Образования, возникшие благодаря излишкам в коже окрашивающего вещества – меланина. Некоторые из них могут преобразовываться в злокачественные новообразования – меланомы. Для этого родинка должна быть похожей на узел, сухой, безволосой или кровоточащей.
Фибромы
Образования, выглядящие как узелок, вросший глубоко в кожу и выступающий из него. Поверхность фибром гладкая и ровная, иногда они переходят в злокачественную опухоль – фибросаркому.
Жировики
Опухоли жирового слоя, не изменяющие цвет кожи. Переносятся безболезненно и легко сдвигаются в сторону пальцем. Образуются на участках тела, бедных жировой тканью: бёдрах, лопатках, на верхней части спины.
Атеромы
Образования, возникающие в результате блокировки протока сальной железы.
Болезненные на ощупь, воспаленные атеромы выделяют из себя гнойное содержимое.
Возникают в местах повышенного потоотделения.
Гигромы
Кисты, появляющиеся в области суставов и сухожилий. Гигромы не меняют цвета кожи, сильно выступают над уровнем тела.
Обычно они безобидны и безболезненны.
Гемангиомы
Образования из клеток капиллярных или венозных сосудов красного и иссиня-чёрного цвета.
Злокачественные наросты:
Лимфомы
Опухоли, образовавшиеся из-за заболеваний лимфатической ткани. Характеризуются увеличением лимфатических узлов. На коже проявляются в виде грибовидного микоза, синдрома Сезари, первичной анапластической формы, лимфоматоидного папулёза.
Миеломы
Образования, возникающие из клеток плазмы крови. Изначально образуются в рёбрах, позвоночнике и костях черепах.
Вторичная миеломная болезнь может проявиться на коже.
Карциномы
Раковые образования из эпителиальной ткани. Карциномы быстро растут, метастизируя в клетки и органы.
На коже развивается разновидность карциномы – базилиома. Опухоль появляется на шее или на лице, образуя изъязвляющиеся узелки. Базилиома чаще всего не метастизирует, но при развитии разрушает окружающие ткани.
Другая разновидность, плоскоклеточная карцинома, образует на коже узелки, трещины, язвы, бляшки и быстро увеличивается, метастизируя.
Распространённая причина карциномы – обилие ультрафиолетового излучения.
Меланомы
Опасные опухоли, возникающие из-за переизбытка меланина. Быстро развиваются, метастизируя и затрагивая внутренние органы.
Меланома вызывает зуд, увеличивается в размерах, с неё выпадают волосы, изъязвляется и кровоточит.
На начальном этапе выглядит как родинка.
По внешнему виду характер новообразования различит только дерматолог. Не откладывайте поход к нему и проведите диагностику.
Будьте здоровы с «Ангио Лайн».
Наросты на коже. Описание и фото новообразований.
Кожные новообразования являются результатом интенсивного деления клеток эпидермиса и по своей природе бывают доброкачественными и злокачественными, способными перерасти в рак кожи.
Родинки, папилломы, невусы и многие другие кожные новообразования присутствуют на коже подавляющего большинства людей.
Некоторые наросты не представляют собой угрозы здоровью, но бывают и такие, которые под действием негативных факторов изменяются и перерастают в злокачественные опухоли. Чтобы не пропустить момент, когда безобидная родинка начинает преобразовываться в рак кожи, необходимо самостоятельно контролировать состояние всех кожных наростов и регулярно проходить врачебное обследование.
Виды наростов на коже
Все новообразования, развивающиеся из клеток кожи, классифицируются на:
1. Доброкачественные, не представляющие серьезной угрозы, однако способные доставлять физический и моральный дискомфорт при обширной локализации или расположении на не прикрытых одеждой участках тела.
2. Злокачественные, являющиеся по сути раковой опухолью. Эти наросты быстро разрастаются, поражают глубоко лежащие слои дермы и распространяют по организму метастазы.
3. Пограничные, потенциально способные преобразовываться в злокачественную форму.
Записаться на прием
Рассмотрим особенности этих кожных наростов более подробно
Доброкачественные:
1. Атерома
Образуется в ходе закупорки сальной железы и имеет вид возвышающегося над кожей уплотненного «шарика», не доставляющего дискомфорта. Атеромы могут образовываться на любом участке тела, в том числе и в области половых органов; новообразование может быть как единичным, так и множественным. В случае нагноения и воспаления удалить атерому можно хирургическим иссечением, либо лазером.
Если работа протоков сальных желез серьезно нарушена, то без специального лечения основной проблемы, они будут повторно закупориваться и, как результат, атеромы будут появляться снова и снова, как правило, на том же месте.
2. Гемангиома
Сосудистое новообразование, которое может локализоваться как в верхних, так и глубоких слоях кожи, а также внутренних органах и затрагивать сосудистую сетку. Имеет бордовый или синюшно-черный оттенок, может достигать крупных размеров. Для лечения применяется лазерное удаление гемангиом, склеротерапия или хирургический метод.
Гемангиомы чаще всего встречаются на теле, однако иногда могут развиваться на волосистой части головы, лице, шее, верхних и нижних конечностях. Само по себе новообразование не опасно, однако его очень легко травмировать. Травмы гемангиом сопровождаются обильным кровотечением.
3. Лимфангиома
Этот вид опухоли развивается на сосудах лимфатической системы, характеризуется медленным ростом. Заболевание возникает еще во время внутриутробного развития плода. Под действием неблагоприятных факторов новообразование, как правило, значительно увеличивается в размерах, что становится показанием к его хирургическому удалению.
Лимфангиома поражает преимущественно детей и легко диагностируется в течение первого года жизни ребенка. Сама по себе опухоль не опасна, однако ее склонность к спонтанному и практически мгновенному росту, может нанести вред внутренним органам ребенка и даже угрожать его жизни.
4. Липома
Липома или жировик – это доброкачественная опухоль, развивающаяся под кожей из клеток жировой ткани. Новообразование может возникать практически на любом участке тела, где, так или иначе, присутствует подкожно-жировая клетчатка. Новообразование ощущается под кожей как небольшое подвижное уплотнение; опухоль абсолютно безболезненна.
Липомы могут быть единичными и множественными. Опухоль склонна к разрастанию. И, несмотря на свою доброкачественность, доставляет пациенту эстетический и, часто, физический дискомфорт. Именно поэтому целесообразно проводить удаление липомы современными методами. Больше узнать о липомах можно в статье “Липома или жировик: что это?”.
5. Папилломы и бородавки
Бородавки и папилломы представляют собой доброкачественные новообразования, развивающиеся из эпителиальной ткани. Они имеют сходное вирусное происхождение, однако различные места образования и развития. Причиной для появления папиллом и бородавок становится очень распространенный в мире вирус папилломы человека (ВПЧ).
Новообразования, как правило, безболезненны. Внешне они представляют собой небольшие (до нескольких миллиметров) роговые выросты на коже. Появление бородавок и папиллом скорее сигнализирует об ослабленном иммунитете, и сочетание противовирусной терапии с коррекцией иммунной системы, приводит к полному избавлению от новообразований. На сегодняшний день наиболее эффективный метод лечения это лазерная коагуляция, узнайте больше об удалении папиллом и удалении бородавок этим методом.
Подробная информация о папилломах находится здесь, а о бородавках – здесь.
6. Невусы и родинкиНевусы и родинки образуются из меланоцитов – клеток, содержащих основной красящий пигмент организма. Как правило, большинство таких новообразований неопасно для здоровья. Однако их размеры и локализация могут создавать известный дискомфорт, особенно, если они располагаются на лице или открытых частях тела.
7. Фиброма
Фиброма – это доброкачественное новообразование, развивающееся из клеток соединительной ткани. Опухоль имеет вид выступающих над кожей сферических узелков с гладкой или бородавчатой поверхностью. Цвет фибром может быть синевато-черным, серым, бурым. Более подробную информацию по фибромам можно получить в статье “Фиброма кожи. Описание, симптомы, последствия. Удаление лазером”.
Новообразование растет медленно, как правило, не вызывая особого дискомфорта у пациента. Зачастую, фиброма не представляет опасности для жизни, однако при воздействии неблагоприятных внешних факторов, а также различных канцерогенов может перерастать в злокачественную форму – фибросаркому. Наиболее безопасный и эффективный метод удаления фибром – это лазерная терапия.
8. Нейрофиброма
Нейрофиброма – доброкачественное новообразование, развивающееся из нервных клеток. Чаще всего опухоль располагается под кожей, в области подкожно-жировой клетчатки. Однако в некоторых случаях может поражать и мягкие ткани, а также корешки спинного мозга.
Новообразование имеет вид плотного бугорка с пигментированной поверхностью. Может приобретать множественную форму и в этом случае требует лечения медикаментозными или хирургическими методами.
Записаться на лазерное удаление новообразований
Злокачественные:
1. МеланомаМеланома – злокачественное кожное новообразование; один из видов рака кожи. Меланома, зачастую, является следствием озлокачествления некоторых родинок и пигментных невусов. Подробнее о меланоме вы можете узнать в нашей статье “Рак кожи: меланома.”.
Заболевание протекает очень агрессивно. Опухоль не только быстро разрастается, но и дает метастазы практически во все внутренние органы, в том числе и в мозг. Из всех известных на сегодняшний день видов рака, меланома относится к самым смертоносным. Процент выживаемости пациентов с меланомой очень низкий.
2. Базалиома
Базалиома развивается из клеток базального слоя эпидермиса; новообразование относится к одному из типов рака кожи. Опухоль представляет собой узелковые образования, при прогрессировании превращающиеся в грибовидные наросты или язвы. Подробнее о базалиоме можно узнать в соответствующей статье “Базалиома. Рак кожи: базальноклеточная карцинома.”.
Базалиома локализуется преимущественно на лице: могут поражаться щеки, крылья носа, нижнее веко. Из всех существующих типов раковых новообразований, данная патология считается наименее опасной, так как не дает метастаз в другие органы. При своевременном и корректном лечении, происходит полное уничтожение опухоли.
3. Саркома Калоши
Множественные злокачественные образования кожи; пятна темного цвета, которые по мере разрастания сливаются в обширные зоны поражения. Заболевание часто диагностируется у больных ВИЧ-инфекцией и имеет обширную статистику летальных исходов.
Опухоль чаще всего поражает стопы, голени и кисти. Так как саркома Калоши является лишь следствием более серьезных внутренних заболеваний, ее лечение направлено исключительно на уменьшение симптомов.
Записаться на лазерное удаление новообразований
Предраковые:
1. Болезнь Боуэна
На начальном этапе опухоль локализуется в верхних слоях эпидермиса, но без лечения перерастает в инвазивный рак кожи и пускает метастазы. Имеет вид коричневатых бляшек с шелушащейся поверхностью, под которой скрыт участок мокнущего эпидермиса.
Как правило, опухоль развивается у мужчин старше 40 лет под воздействием различных канцерогенов. Поражаются преимущественно половые органы, а также слизистая оболочка ротовой полости. Лечение заболевание, как правило, местное, а при обширных поражениях возможно и хирургическое вмешательство.
2. Пигментная ксеродерма
Крайне редкое заболевание, возникающее из пигментных пятен у людей с повышенной чувствительностью к ультрафиолетовому излучению. На ранних этапах лечится медикаментозно, на поздних – хирургически.
Главным фактором для развития данного заболевания является наследственность. Как правило, предрасположенность пациента к такого рада образованиям заметна уже в детстве.
3. Старческая кератома
Имеет вид кожных высыпаний, состоящих из покрытых чешуйками пятен. Злокачественная форма характеризуется образованием уплотнений на пораженных участках. С подробной информацией о кератомах можно ознакомиться в нашей статье “Кератома. Описание патологии. Виды кератом”.
Старческая кератома возникает, как правило, у пожилых людей. Вероятность озлокачествления данной патологии очень высока. Как правило, кератома легко перерождается в плоскоклеточный рак кожи. Современные технологии позволяют легко и быстро удалить кератому с помощью лазера.
4. Кожный рог
Разрастание клеток эпидермиса, образующее конусообразное возвышение с многослойной чешуйчатой структурой. Чаще всего диагностируется у людей пожилого возраста и без соответствующего лечения имеет тенденцию к переходу в злокачественную форму. Удаляется кожный рог хирургическим путем или лазерной коагуляцией.
Записаться на лазерное удаление новообразований
Чтобы максимально снизить вероятность появления злокачественной опухоли, специалисты рекомендуют избавляться от всех вызывающих опасение наростов на коже. Самым эффективным способом является лазерное удаление новообразований, при котором опухоль полностью ликвидируется за один сеанс без образования рубцов и шрамов. Эта методика является одной из самых стерильных, бескровных и безболезненных и имеет минимум противопоказаний.
🔒 бородавки на ноге фото как лечить
🔒 бородавки на ноге фото как лечитьОтзывы бородавки на ноге фото как лечить
Обнаружить заражение сразу невозможно. Диагностируется заболевание после того, как возникнут первые симптомы. Папилломы не только эстетическая проблема, но и медицинская. Бородавки часто задеваются, кровоточат, воспаляются, могут стать причиной развития рака. Чтобы повысить иммунитет и побороть неприятную болезнь, рекомендовано применять специальные препараты, к каким относится Папилайт Комфорт. Отзывы о бородавки на ноге фото как лечить
Реальные отзывы о бородавки на ноге фото как лечить.
Где купить-бородавки на ноге фото как лечить
| папилломы на лобковой части у мужчин лечение заговор от бородавок и папиллом читать папиллома у собаки на глазу лечение | Через всего две недели приема начнется процесс полного исчезновения наростов и снижение уровня вируса в организме до безопасного для человека. Через месяц применения новые наросты не появятся, а те, что были, постепенно пропадут. |
| бородавки на ноге фото как лечить | Средство уникально тем, что борется с причиной появления бородавки. Известно, что вирус папилломы человека полностью победить нельзя, но благодаря Папилайт Комфорт можно подавить его активность. Специально подобранный состав комплексно воздействует на проблему. |
Проверку подлинности товара можно осуществить непосредственно на сайте производителя. Как это сделать? На одной из сторон упаковочной коробки с Папилайтом указан код, который можно ввести для проверки на официальном сайте. Для этого в специально отведенное для этого поле его вводят и нажимают Проверить код.
Ещё где посмотреть бородавки на ноге фото как лечить: Более трети населения подвержено образованию папиллом. Данные образования имеют не только эстетический дефект, но и представляют угрозу для здоровья. Вовремя не вылеченная патология может перейти даже в раковое образование. Лечение таким средством, как Папилайт, безболезненно, надежно и недорого. Это натуральное эффективное средство, которое противостоит вирусу папилломы, оздоравливает организм и улучшает качество жизни. Препарат советую всем, кто мучается от папиллом. Шипицы (или подошвенные образования) носят болезненный характер. Местом их расположения являются стопы – сторона подошвы, кожа между пальцами ног, места, которые интенсивно сдавливаются неудобной обувью. Способствует возникновению данного поражения кожи усиленное потоотделение. бородавки под мышками лечение. папилайт комфорт купить в Старом Осколе. папилайт от папиллом. средство удалить папиллому
Несколько лет назад увидела на шее какую-то висюльку. Сначала внимания на нее не обращала, она не болела и не приносила дискомфорта. Со временем я заметила, что висюлька растет, решила сходить к врачу. В поликлинике мне сказали, что это папиллома. Я прошла обследования, назначили Папилайт Комфорт и антибиотик. Прошла полный курс лечения, папиллома сначала потемнела, стала меньше, а потом вообще пропала. Оказывается с бородавками можно справиться и без профессионального удаления. Бородавка на ноге явление неприятное, но обратимое. В данной статье мы расскажем. Что такое бородавка? Бородавка – это уплотнение (нарост, шишка, папиллома, пятнышко или небольшой бугорок) на коже, имеющее вирусную природу. к содержанию. Как выглядят бородавки? В подавляющем. Бородавки на ногах возникают вследствие активизации вируса папилломы человека. Из статьи Вы узнаете о видах бородавок на ногах. Как избавиться от бородавок на ногах (стопе, пятке, подошве, пальцах ног) в домашних условиях. Содержание: Причины появления. Виды бородавок на ногах. Как выглядит бородавка на подошве ноги? Причины возникновения и симптомы. Бородавка на подошве ноги еще называется шпица, она может приносить большое количество неприятных ощущений. Фото, как выглядят подошвенные бородавки: Как отличить бородавку от мозолей? Бородавка отличается от. Причины образования подошвенных бородавок. Бородавки на ногах и стопе. Фото. Внешне бородавка на ноге напоминает мозоль или натоптыш. Поставить точный диагноз может только дерматолог на основании дерматоскопии. Причины появления бородавки на ногах. Виды бородавок и лечение бородавок. Вы можете лечить бородавки на ступнях при помощи лекарств. Как выглядит бородавка 150 фото разновидностей, структура и описание свойств. Выше на фото — изображение бородавки на ноге у ребенка. Конкретно в данном случае можно сказать, что нарост. Но перед тем, как лечить эти наросты, не мешает проконсультироваться с врачом, который не только подтвердит природу новообразования, но и проверит его доброкачественность, что. В сегодняшней статье рассмотрим бородавки на ногах: виды, фото и лечение этих кожных наростов. Себорейный кератоз под наблюдением специалистов лечат после исследований только при наличии язвочек, частой кровоточивости, расположении в местах, где образование постоянно травмируется. Но. В сегодняшней статье рассмотрим бородавки на ногах: виды, фото и лечение этих кожных наростов. Себорейный кератоз под наблюдением специалистов лечат после исследований только при наличии язвочек, частой кровоточивости, расположении в местах, где образование постоянно травмируется. Но. Видео: как вылечить бородавку на ноге в домашних условиях. Ванночки при бородавках на ногах делают так. Листья конского каштана собирают в таком количестве, чтобы они заняли половину ведра. Затем их заливают кипятком до. Выше на фото — изображение бородавки на ноге у ребенка. Конкретно в данном случае можно сказать, что нарост появился на фоне ослабленного иммунитета и активного контакта с внешней средой. Другие причины. Итак, как мы уже с вами знаем, причиной появления бородавок является вирус папилломы. Результат действия Папилайта был доказан путем клинических испытаний в Институте вирусологии. Результатом стало уменьшение уже через 14 дней приема препарата кожных образований у 4/5 испытуемых. папиллома у собаки на губе лечениебородавки на ноге фото как лечить
папиллома лечение как лечить вирус папилломы эффективно, папиллома лечение как лечить вирус папилломы эффективно
бородавки на ноге фото как лечить,папилломы на лобковой части у мужчин лечение, папилломы кондиломы лечение
бородавки на ноге фото как лечить.
Бородавка на ноге явление неприятное, но обратимое. В данной статье мы расскажем. Что такое бородавка? Бородавка – это уплотнение (нарост, шишка, папиллома, пятнышко или небольшой бугорок) на коже, имеющее вирусную природу. к содержанию. Как выглядят бородавки? В подавляющем. Бородавки на ногах возникают вследствие активизации вируса папилломы человека. Из статьи Вы узнаете о видах бородавок на ногах. Как избавиться от бородавок на ногах (стопе, пятке, подошве, пальцах ног) в домашних условиях. Содержание: Причины появления. Виды бородавок на ногах. Как выглядит бородавка на подошве ноги? Причины возникновения и симптомы. Бородавка на подошве ноги еще называется шпица, она может приносить большое количество неприятных ощущений. Фото, как выглядят подошвенные бородавки: Как отличить бородавку от мозолей? Бородавка отличается от. Причины образования подошвенных бородавок. Бородавки на ногах и стопе. Фото. Внешне бородавка на ноге напоминает мозоль или натоптыш. Поставить точный диагноз может только дерматолог на основании дерматоскопии. Причины появления бородавки на ногах. Виды бородавок и лечение бородавок. Вы можете лечить бородавки на ступнях при помощи лекарств. Как выглядит бородавка 150 фото разновидностей, структура и описание свойств. Выше на фото — изображение бородавки на ноге у ребенка. Конкретно в данном случае можно сказать, что нарост. Но перед тем, как лечить эти наросты, не мешает проконсультироваться с врачом, который не только подтвердит природу новообразования, но и проверит его доброкачественность, что. В сегодняшней статье рассмотрим бородавки на ногах: виды, фото и лечение этих кожных наростов. Себорейный кератоз под наблюдением специалистов лечат после исследований только при наличии язвочек, частой кровоточивости, расположении в местах, где образование постоянно травмируется. Но. В сегодняшней статье рассмотрим бородавки на ногах: виды, фото и лечение этих кожных наростов. Себорейный кератоз под наблюдением специалистов лечат после исследований только при наличии язвочек, частой кровоточивости, расположении в местах, где образование постоянно травмируется. Но. Видео: как вылечить бородавку на ноге в домашних условиях. Ванночки при бородавках на ногах делают так. Листья конского каштана собирают в таком количестве, чтобы они заняли половину ведра. Затем их заливают кипятком до. Выше на фото — изображение бородавки на ноге у ребенка. Конкретно в данном случае можно сказать, что нарост появился на фоне ослабленного иммунитета и активного контакта с внешней средой. Другие причины. Итак, как мы уже с вами знаем, причиной появления бородавок является вирус папилломы.
Официальный сайт бородавки на ноге фото как лечитьКак происходит лечение папилломы у детей: народные средства и препараты. Какие эффективные методы лечения папилломы для ребенка: советы и рекомендации. Детские папилломы – довольно распространенное явление. Единственное, что следует понять – не надо заниматься самолечением. Лекарства против ВПЧ. Лечение ВПЧ противовирусными препаратами. Лучшее лекарство от папиллом: список препаратов. Средство противопоказано детям до 4 лет и беременным женщинам. Ляписный карандаш. Мазь от папиллом: какое средство лучше? Папилломы – это небольшие доброкачественные образования на коже. Окончательно избавиться от папиллом, вызванных вирусом папилломы человека (ВПЧ) невозможно, однако снизить. Папилломы на лице у ребенка лечение народными средствами. Лечение народными средствами. Нетрадиционные методы борьбы с папилломами у детей должны быть не агрессивными, поскольку их кожа очень чувствительная. Рассмотрит наиболее безопасные способы лечения наростов в домашних. 18 эффективных средств от бородавок и папиллом, которые можно купить в аптеке. Бородавки и папилломы – довольно распространенная проблема среди населения. Они доставляют серьезный дискомфорт пациенту. Подбирают лекарство от папиллом после прохождения обследования, в процессе которого можно определить тип вируса. Лекарство от папиллом принимают не менее 14 дней. Курс лечения может быть продлен до 28 дней по рекомендации специалиста. Дозировка зависит от возраста пациента. Детям старше 12. Эффективные средства лечения папиллом на теле человека. Папилломы – это новообразования, которые могут появиться. Грудные дети могут быть заражены от инфицированной матери в процессе родов, если ВПЧ лечение не проводилось. А дети постарше приобрести ВПЧ через открытую ранку на теле. При появлении папиллом у детей врачи назначают средства для повышения иммунитета. ВПЧ — внутриклеточный паразит. Проникнув в клетку, вирус долгое время может никак о себе не заявлять. Средство для удаления папиллом в аптеке. Как разобраться в многообразии препаратов, представленных в аптечной сети и найти то, которое работает? Средства от папиллом в аптеке можно условно подразделить на три категории: Криопрепараты; Медикаментозные средства; Препараты для.
Бородавки на стопе почему возникают и как лечить
Бородавки на стопе встречаются часто. Примерно 30% пациентов приходят к дерматологу с этой проблемой.
И лишь немногие знают, что делать с этими наростами.
Такие бородавки похожи на округлый кожный узелок, который немного возвышается над кожей. Но порой они выглядят иначе. О разновидностях мы расскажем позже.
В основном бородавки на стопе появляются на пятке. Реже — в других частях. Пока мы идём наш вес давит на подошвы и тогда новообразования растут не наружу, а внутрь ноги. Сверху они защищены плотным и твердым слоем кожи.
Бородавки на стопах ног опасны?
Эти наросты несравнимы с раковыми образованиями и обычно не угрожают здоровью. Исчезают даже без лечения.
Конечно, они пропадают не за один день и не за неделю. В большинстве случаев бородавки держатся на стопах как минимум 14 дней, и лишь потом иммунитет устраняет причину их появления.
К сожалению, порой без помощи врача не обойтись. Запишитесь на приём к дерматологу, если:
- Наросты болят, кровоточат или изменяются
- Появляются новые бородавки
- Новообразования мешают повседневной жизни
- Иммунитет ослаблен из-за лекарств или болезней
В таких ситуациях наросты крайне редко пропадают сами, и необходимо медикаментозное или оперативное лечение.
Почему?
Для ответа важно понять, как возникают новообразования.
Причины появления бородавок на стопах
Из-за вируса папилломы человека или ВПЧ вырастают подошвенные бородавки. Учёные знают свыше 100 типов этого вируса.
Он оказывает разные эффект на человека. Большинство типов безобидно — в самом худшем сценарии из-за них вырастают бородавки.
Но есть и опасные типы ВПЧ. В редких случаях они провоцируют развитие рака половых органов.
Причины появления бородавок на стопах — ВПЧ 1, 2, 4, 27 и 57-го типа. Вирус проникает через кожу. Обычно сквозь небольшие порезы, царапины и другие повреждения.
Под влиянием вируса клетки кожи мутируют и превращаются в новообразования.
Это происходит не за один день. Инкубационный период ВПЧ может продолжаться до полугода, и даже потом он влияет на кожу по-разному. Зависит от иммунитета. У одних членов семьи после заражения бородавки вырастут быстро, а у других не появятся никогда.
К счастью, подошвенные новообразования не очень заразны, но в то же время они остаются угрозой и без прямого контакта. Вирус выживает в тёплой и влажной среде. То есть на полу рядом с бассейном или в общих раздевалках. Так что в этих помещениях врачи рекомендуют носить тапочки или другую обувь.
Особенно часто подошвенные бородавки вырастают у людей:
- Детского и подросткового возраста
- Со слабой иммунной системой
- Повторно заражённых ВПЧ
Также они появляются из-за:
- Ношения тесной и неудобной обуви
- Использования чужих носков или колготок
- Сильного потоотделения на ступнях
Внешние признаки заражения не всегда одинаковы — известно несколько разновидностей.
Как выглядят бородавки на стопе
Не все новообразования на подошвах идентичны. Поэтому иногда пациенты путают бородавки с другими наростами и это мешает эффективному лечению.
К счастью, признаки вирусных бородавок на стопе легко запомнить:
- Небольшие твёрдые образования, обычно у основания пальцев или на пятке
- Тёмные точки на коже — переполненные кровью поверхностные сосуды
- Грубая затвердевшая кожа вокруг заметного пятна, от которого бородавка растёт вглубь ноги
Также для этих образований характерны и другие симптомы. Например, они вызывают боль и раздражение при ходьбе, отчего нередко меняется походка. Так тело борется с неприятными ощущениями от бородавок. Порой пациенты сами не замечают эти перемены.
Такие наросты рекомендуется удалять.
Почему от бородавок нужно избавляться
До 90% новообразований на подошвах не влияет на здоровье и жизнь. Просто появилось несколько наростов. А через пару месяцев они исчезли. Иногда люди не успевают посетить врача, а бородавки уже пропадают, без лекарств и терапии. И никаких проблем с неприятными ощущениями.
К сожалению, так везёт не всем.
Оставшиеся 10% наростов могут сделать жизнь крайне тяжёлой — порой они вызывают сильную боль при ходьбе и ограничивают подвижность.
Как избавиться от бородавки на стопе?
Первый шаг — осмотр у дерматолога. Врач легко ставит диагноз.
Лечение назначается, если образование:
- Постоянно растёт
- Вызывает появление других новообразований
- Сильно болит
- Мешает нормально ходить
Обычно пациенты любят бороться с бородавками лекарствами и избегают операций.
Спросите дерматолога о местных средствах против подошвенных наростов. Таких лекарств много. Они постепенно разрушают клетки новообразований. Но 100% гарантии не дают.
Медикаментозные методы действуют на бородавки очень медленно и иногда требуются месяцы для удаления наростов. Что ещё хуже — новообразования могут вернуться.
Да, это происходит не всегда, но такие случаи не редкость. Поэтому для эффективного лечения вирусных бородавок на стопе мы рекомендуем воспользоваться одним из оперативных методов.
Вариантов терапии много.
Как устранить бородавки на стопе и предотвратить их появление
Начнём с атаки на новообразования.
Врачи удаляют бородавки на стопе операциями:
- Лазерная коагуляция
Доктор выжигает изменённые клетки кожи мощным лучом света и одновременно запекает соседние сосуды. Процедура бескровная и безболезненная. Иногда невозможно убрать весь нарост за один сеанс и нужно посетить врача несколько раз для полной очистки кожи. Потом ранка на коже заживает как минимум пару недель.
- Криодеструкция
Дерматолог замораживает ткани бородавки жидким азотом. Нарост полностью промерзает. Постепенно ткани отмирают, и остаётся лишь ранка — через две недели проходит и она. У этого метода мало осложнений. Однако процедура запрещена для женщин во время беременности и для людей с сахарным диабетом.
- Хирургическое иссечение
Врач использует местную анестезию и вырезает бородавку скальпелем. Вместе с бородавкой он убирает и небольшой слой здоровой кожи — так гарантируется полное устранение новообразования. Остаётся ранка. На неё накладывают швы, а после лечения всегда остаётся шрам. Из-за косметических недостатков этот метод не пользуется большой популярностью.
- Иммунотерапия
Врач прописывает препараты для укрепления иммунитета — они помогают организму побороть вирус и наросты на коже исчезают. Иногда доктора делают уколы в бородавку. Или обрабатывают её специальным кремом.
- Электрокоагуляция
Операция похожа на иссечение, но выполняется не скальпелем, а с помощью специального прибора, вырабатывающего высокочастотный электрический ток. Фактически, нарост выжигают электричеством. Остаётся ранка. Она покрывается корочкой и заживает только за несколько недель.
Помните — бородавки появляются из-за вируса папилломы человека и потому они продолжат размножаться, пока ВПЧ не побеждён.
Уделяйте больше внимания профилактике.
Для уменьшения риска заражения:
- Не дотрагивайтесь до бородавок или обязательно мойте руки после прикосновений
- Не ходите босиком рядом с бассейнами или в раздевалках
- Осматривайте и мойте подошвы ног каждый день
- Не расчёсывайте новообразования
- Не пользуйтесь одной пемзой для здоровой кожи и для бородавок
- Своевременно обрабатывайте царапины и другие повреждения
- Ведите здоровый образ жизни
- Носите удобную, свободную обувь
Эти простые советы помогут защитить организм от частого проникновения ВПЧ. Изредка вирус всё же будет прокрадываться, но в таких ситуациях нужно полагаться на иммунитет. Как Вы помните — в большинстве случаев наросты не появляются. А если и вырастают, то не доставляют дискомфорта. Крайне сложно найти здорового человека, который регулярно страдает от болезненных и неудобных новообразований на ступнях.
К сожалению, иногда без лечения не обойтись.
Поэтому полезно почитать о ближайших клиниках и узнать стоимость удаления подошвенных бородавок.
Цена лечения новообразований на стопе
Сложно сразу ответить, сколько стоит удаление бородавок.
Стоимость операции зависит от множества факторов:
- Тип процедуры
- Место выполнения
- Размер новообразования
- Опыт врача
- Осложнения
Это лишь общие моменты. Иногда помимо оплаты операции нужно купить средство от бородавок на стопе.
Многое зависит от выбора клиники. Некоторые люди предпочитают удалять новообразования в косметических салонах из-за низкой стоимости, но это не всегда выгодно.
Помните — при неполном устранении нароста потребуется дополнительная процедура. Гораздо проще сразу убрать бородавку, пусть и за более высокую цену, чем ежедневно бегать к косметологу.
Ищите надёжный медицинский центр?
Мы рекомендуем посетить клинику «Лазерсвит».
Наши врачи удаляют бородавки на стопе лазером по доступной цене и в короткие сроки.
Преимущества операции:
Небольшое новообразование доктора убирают всего за две минуты, а иногда и быстрее. На крупные образования уходит больше времени. Порой до 10 минут.
Луч света не только уничтожает бородавку, но и обеззараживает рану.
- Безболезненность
Перед удалением делается местная анестезия. После чего пациент ничего не ощущает.
Нагрев кожи запекает сосуды, и вероятность кровотечения исключена.
Ещё после операции не остаются шрамы и рубцы, хотя в этом вопросе многое зависит от самих пациентов. При правильном уходе кожа восстанавливается. Нарушители рекомендаций дерматолога могут поплатиться некрасивыми шрамами. Впрочем, на стопе они не заметны.
В клинике «Лазерсвит» работают врачи со стажем в 17 лет и более. Они накопили огромный опыт по выявлению опасных новообразований, поскольку успели осмотреть свыше 100 000 пациентов.
Дерматологи удаляют разные образования:
- Родинки
- Папилломы
- Кондиломы
- Атеромы
- Мозоли
- Липомы
- Жировики
Даже от татуировок и сосудистых звёздочек у нас можно легко избавиться.
Приходите в «Лазерсвит» и очистите подошвы от болезненных бородавок без боли и кровотечения.
“Непонятное” образование на коже: что делать
Почти у всех людей на коже имеются небольшие косметические дефекты разного вида и размера. Одни из них безопасны, хотя и не очень эстетичны, от других лучше побыстрее избавиться. Чтобы разобраться к каким относятся ваши, обратитесь к опытному косметологу-дерматологу.
Удалять все лишнее с кожи лучше всего зимой – отсутствие солнечного облучения и жары позволит процессу заживания протекать спокойно.
Образования на коже, которые удаляет косметолог, делятся на две группы:
- те, в появлении которых виновата инфекция,
- доброкачественное увеличение каких-либо элементов кожи, не связанное с инфекцией.
Доброкачественное увеличение каких-либо элементов кожи
Эти дефекты кожи объединяет ряд особенностей.
- Обычно они не представляют опасности для здоровья, но если они имеют тенденцию воспаляться, что характерно для людей с ослабленным иммунитетом, то требуют удаления.
- Постепенно они могут становиться довольно крупными, поэтому в косметических целях их лучше удалять, пока они имеют небольшой размер.
- Их удаляют с помощью электрокоагуляции (электрический ток). На кожу на 40 минут наноситься обезболивающий крем Эмла, затем каждый элемент прижигается тонким электродом коагулятора. На месте удаления остается корочка, которую надо ежедневно обрабатывать антисептиком. После отпадения корочки остается слегка розоватое пятнышко, реже небольшая ямка, которое постепенно исчезает. После удаления нельзя загорать в течение минимум месяца.
- Эти образования могут быть глубокими, поэтому, чтобы процесс заживления протекал быстрее и лучше, за несколько дней до удаления целесообразно сделать процедуру мезотерапии (внутрикожных инъекций) с витаминами, антиоксидантами и гиалуроновой кислотой.
Гиперплазия (утолщение) сальных желез
Как выглядит? Круглые очажки размером от 2 мм до 1 см со слегка зернистой поверхностью и «пупковидным» вдавлением в центре. Они почти не отличаются по цвету от нормальной кожи или имеют чуть заметный желтоватый оттенок. Над поверхностью кожи выступают незначительно.
Где? Гиперплазии сальных желез чаще всего неравномерно «разбросаны» по коже лба, щек, висков и около носа.
Как избавиться? С помощью электрокоагуляции. Очаги гиперплазии лучше удалять пока они небольшого размера, так как с возрастом они могут становиться довольно крупными, и тогда на месте их удаления (особенно на лбу) довольно долго может сохраняться ямка. Повышенное салоотделение может способствовать более быстрому развитию гиперплазии, поэтому после удаления и отпадения корочек желательно применять косметические средства, уменьшающие салоотделение.
Сирингома
Как выглядит? Сирингомы — утолщения потовых железок — маленькие круглые чуть рыхловатые уплотнения размером не больше спичечной головки. По цвету они либо не отличаются от окружающей кожи, либо имеют слегка желтоватый оттенок — словно много комочков находится глубоко в коже и просвечивает сквозь нее. Сирингомы могут встречаться у людей любого возраста, начиная с подросткового.
Где? На коже вокруг глаз, преимущественно под нижними веками.
Как избавиться? С помощью электрокоагуляции.
Ксантелазма
Как выглядит? Ксантелазмы похожи на небольшие «мешочки с жиром», неравномерно разбросанные в коже век. Они неправильной формы, мягкие, желто-белого цвета, могут быть довольно крупными — от 1 до 4—5 спичечных головок. Чаще всего встречаются у людей после 30 с повышенным уровнем холестерина.
Где? На коже вокруг глаз, преимущественно на верхних веках.
Как избавиться? С помощью электрокоагуляции. Если уровень холестерина в крови остается высоким, после удаления ксантелазмы могут появляться опять. Поэтому косметические процедуры желательно сочетать с лечением, направленным на снижение уровня холестерина, которое проводит терапевт. Это диета и специальные лекарственные средства.
Милиумы
Как выглядят? Маленькие беленькие «точечки», гладкие, правильной формы. По сути это закупорка сальных желез, по происхождению родственная «черным точкам» на носу.
Где? На коже век и лица.
Как избавиться? Милиумы – поверхностные образования, иногда их можно удалить просто иголочкой, но нередко они могут быть более глубокими и тогда требуют применения коагулятора. В отличие от ранее вышеописанных образований милиумы могут проходить сами по себе. Но если их много, и они явно увеличиваются в числе и размере, лучше обратиться к косметологу для их удаления и выяснения причин их появления.
Кератома (себорейная бородавка)
Как выглядит? Круглое или овальное плоское образование желто-коричневатого оттенка. Кератомы могут быть как небольшими «точками», так и крупными «блямбами», покрытыми рыхловатыми желто-коричневыми корками. Одномоментное обильное появление «стай» кератом, разбросанных по всей коже, может говорить о возникновении неполадок в организме.
Где? Обычно кератомы располагаются на груди, шее, лице, хотя теоретически могут появиться на любом участке кожи. Часто они возникают у любителей загара на лице, декольте, шее и животе, хотя могут «порадовать» и тех, кто нечасто загорает.
Как избавиться? Для здоровья кератомы неопасны. Удалять их необходимо, если они быстро увеличиваются, темнеют, воспаляются или кровоточат. В этом случае врач отправит сомнительный участок на гистологическое исследование. Кератомы развиваются у людей, чей верхний слой кожи склонен к избыточному утолщению, поэтому им показано применение пилингов, домашних или профессиональных, скрабов, лечебного молочка для тела с фруктовыми кислотами или мочевиной.
Дефекты кожи инфекционной природы
Эти образования удаляют с помощью электрокоагуляции с параллельным использованием иммуномодулирующих методов.
Папилломы
Как выглядят? Как крохотные «мешочки» или «капельки» цвета нормальной кожи, висящие на тонкой ножке или сидящие округлой «пуговкой». Они могут быть как единичными, так и обильно усыпать кожу. Появление папиллом говорит об ослаблении местного иммунитета перед вирусом папилломы человека.
Где? На коже шеи, подмышечных областей и под грудью, реже на других участках кожи. Папилломы, «родственницы» бородавок, имеются почти у всех.
Как избавиться? Электрокоагуляцию папиллом желательно сочетать с укреплением местного иммунитета кожи. Целесообразно применение кислородно-озоновой терапии (ежедневное нанесение озонированного масла и инъекционное введение кислородно-озоновой смеси два раза в неделю 7—10 раз), местное использование мазей с иммуномодулирующим эффектом (мази с интерфероном).
Папилломы – поверхностные образования, поэтому кожа после их удаления быстро заживает.
При очень большом числе папиллом или их повторном обильном появлении после их удаления назначают системную иммунокоррекцию: прием иммуномодуляторов внутрь или инъекционный курс. Для этого применяется ликопид, иммуномакс, панавир, полиоксидоний, кагоцел и ряд других препаратов (по назначению врача).
Бородавки
Как выглядят? Образования неправильной формы с шероховатой поверхностью. Могут быть довольно крупными. Особенно неприятно появление бородавки около ногтя или на подошве стопы — в этих зонах их удаление наиболее трудоемко.
Где? Чаще на коже рук и стоп, хотя могут расположиться где угодно.
Как избавиться? Бородавки надо удалять обязательно, так как они заразны – это самая известная вирусная проблема кожи. Удаляют бородавки электрокоагуляцией или прижиганием жидким азотом. Электрокоагуляция предпочтительна, так как позволяет более точно «прицелиться» и не травмировать кожу вокруг бородавки, а процесс заживления проходит легче под корочкой, а не под пузырем, как при использовании жидкого азота. Перед удалением бородавки под нее желательно произвести инъекцию обезболивающего средства, лидокаина или ультракаина, что устранит болевые ощущения.
При множественных бородавках необходима системная иммунокоррекция, а также обследование для выявления возможных причин, способствующих снижению иммунитета.
«Натоптыши»
Как выглядят? Как мозоли. На фоне разных «неполадок» с ногами (повышенная потливость, ортопедические дефекты стопы, ношение неудобной тесной обуви, отекание ног) вирусы и (или) бактерии могут формировать болезненные воспаленные утолщения кожи – «натоптыши». С ними обычно пытаются бороться педикюром, домашним или профессиональным, но, как правило, это не помогает.
Где? На подошве и боковых поверхностях пальцев ног.
Как избавиться? Удалить «натоптыши» с помощью электрокоагуляции, убрать фоновые причины (потливость, отеки и т. д.) и поднять местный иммунитет. Отличный эффект дает сочетание гомеопатических инъекций, тонизирующих кровообращение в ногах, устранение избыточного потоотделения стоп Диспортом, введение под натоптыш препаратов интерферона.
Лечение «натоптыша» процесс не быстрый, но очень полезный, так как болезненный «натоптыш», мешающий ходить, заставляет людей наконец-то заняться решением серьезных проблем, способствующих его появлению.
Редакция благодарит специалистов клиники БиоМи Вита за помощь в подготовке материала.
Источники
- Anci E., Braun C., Marinosci A., Rodieux F., Midun E., Torres MJ., Caubet JC. Viral Infections and Cutaneous Drug-Related Eruptions. // Front Pharmacol – 2020 – Vol11 – NNULL – p.586407; PMID:33776753
- Lassi ZS., Padhani ZA., Das JK., Salam RA., Bhutta ZA. Antibiotic therapy versus no antibiotic therapy for children aged 2 to 59 months with WHO-defined non-severe pneumonia and wheeze. // Cochrane Database Syst Rev – 2021 – Vol1 – NNULL – p.CD009576; PMID:33469915
- Marusinec R., Kurowski KM., Amato HK., Saraiva-Garcia C., Loayza F., Salinas L., Trueba G., Graham JP. Caretaker knowledge, attitudes, and practices (KAP) and carriage of extended-spectrum beta-lactamase-producing E. coli (ESBL-EC) in children in Quito, Ecuador. // Antimicrob Resist Infect Control – 2021 – Vol10 – N1 – p.2; PMID:33407927
- Yousif MK. Mothers’ false beliefs and myths associated with teething. // Qatar Med J – 2020 – Vol2020 – N2 – p.32; PMID:33329998
- Willems J., Hermans E., Schelstraete P., Depuydt P., De Cock P. Optimizing the Use of Antibiotic Agents in the Pediatric Intensive Care Unit: A Narrative Review. // Paediatr Drugs – 2021 – Vol23 – N1 – p.39-53; PMID:33174101
- Shahrin L., Chisti MJ., Shahid ASMSB., Rahman ASMMH., Islam MZ., Afroze F., Huq S., Ahmed T. Injectable Amoxicillin Versus Injectable Ampicillin Plus Gentamicin in the Treatment of Severe Pneumonia in Children Aged 2 to 59 Months: Protocol for an Open-Label Randomized Controlled Trial. // JMIR Res Protoc – 2020 – Vol9 – N11 – p.e17735; PMID:33136058
- De Wolf D., Genouw A., Standaert C., Victor A., Vanoverbeke N., De Groote K., Martens L. Endocarditis prophylaxis in daily practice of pediatricians and dentists in Flanders. // Eur J Pediatr – 2021 – Vol180 – N2 – p.397-405; PMID:32780192
- de Sá Almeida JS., de Oliveira Marre AT., Teixeira FL., Boente RF., Domingues RMCP., de Paula GR., Lobo LA. Lactoferrin and lactoferricin B reduce adhesion and biofilm formation in the intestinal symbionts Bacteroides fragilis and Bacteroides thetaiotaomicron. // Anaerobe – 2020 – Vol64 – NNULL – p.102232; PMID:32634470
- Basha GW., Woya AA., Tekile AK. Prevalence and risk factors of active trachoma among primary school children of Amhara Region, Northwest Ethiopia. // Indian J Ophthalmol – 2020 – Vol68 – N5 – p.750-754; PMID:32317440
Причины появления бородавок и методы их удаления
Бородавка (папиллома) – новообразование доброкачественного характера, появляется на коже из-за попадания в организм вируса папилломы. Заразны и переносятся контактным путем. Помимо своей не эстетичности и доставления дискомфорта, бородавки могут привести к осложнению. Как пример – озлокачествление новообразования из-за воздействия внешних факторов.
Наличие бородавок – серьезный повод подумать о состоянии здоровья. Как правило, вирус инфицирует людей с ослабленным иммунитетом, а также подверженных постоянному стрессу и переутомлению.
Как распознать бородавку?
Бородавка – образование на коже, отличающееся цветом от кожного покрова. Часто образуются группами, а место локализации может быть самым разнообразным: ладони, лицо, подошвы ног и т.д. На ощупь образование бывает как шершавое, так и гладкое и плоское.
Типы образований зависят от вида папилломы вируса и их локализации:
- Обычные (вульгарные) – распространенный вид, безболезненные бугристые узелки в форме полушарий, возвышаются над поверхностью кожи. Отличаются выраженными границами, цвет варьирует от розового до серовато-белого. Чаще располагаются на руках, но могут встречаться и на других участках тела.
- Подошвенные – болезненные плотные образования ввиде плоской бляшки, их размер может достигать до 4 см. Цвет желтоватый или темно-серый.
- Плоские (юношеские) – обычно образуются в подростковом возрасте, представляют собой плоские бляшки неправильной формы, незначительно выпирающие над поверхностью кожи. Появляются на руках, лице, коленях и тыльной стороне кисти, в местах царапин и повреждений, их поверхность быстро огрубевает. При возникновении под ногтями причиняют ощутимый дискомфорт.
- Нитевидные (акрохорды) – удлиненные образования цилиндрической формы, изначально похожи на шишки. Постепенно увеличиваются и принимают нитевидную форму. На ощупь эластичные и мягкие, цвет варьируется от телесного до желтоватого. Чаще появляются у пожилых людей.
- Бородавки мясников характерны для людей постоянно контактирующих с сырым мясом. Обычно поражаются локти и кисти, вирус попадает через мелкие повреждения на коже. Представляют собой безболезненные выпуклые образования, цвет от белого до светло-коричневого.
- Остроконечные кондиломы (аногенитальные бородавки) – доброкачественные образования, похожие на цветную капусту. Мягкие на ощупь, цвет розоватый. Образуются на слизистой половых органов, иногда бывают на языке и внутренней стороне щек. Очень быстро перерастают в группы.
- Старческие (себорейный кератоз) – разрастание рогового слоя кожи, единственный вид, не возникающий от вируса папиллома. Формирование образований происходит в несколько этапов. Появляются желто-коричневые пятна на одном уровне с поверхностью кожи. После образуются узелки, которые превращаются в коричневые полушария с неровной поверхностью и покрытое чешуйками. Постепенно бородавки покрываются роговицей и огрубевают.
Причины появления папиллом
Появление бородавок связанно с попаданием в организм вируса папилломы. Заразиться можно в таких случаях:
- прямой контакт с зараженным человеком – поцелуи, рукопожатие или прикосновение;
- использование совместных бытовых предметов – полотенца, расчески, поручни, тренажеры и т.д.;
- ношение чужой обуви и хождение босиком в бассейне вызывает появление подошвенных образований;
- при половом контакте;
- при эпиляции или бритье;
- грудные дети могут заразиться образованиями в дыхательных путях от матери вовремя родов.
Источником инфекции служит как больной человек, так и носитель без явно выраженных проявлений заболевания. Для попадания вируса в организм достаточно небольшого повреждения на коже человека – трещины, порезы или ссадины. Бородавки вырастают у людей с ослабленным иммунитетом, у здоровых вирус обезвреживается и выводится из организма полностью в течение полугода или года.
Вирус папилломы человека и бородавки
Организм человека предрасположен к появлению папиллом, при этом скрытый период инфицирования может варьироваться от двух недель до полугода. За этот период можно заразиться несколькими типами вируса одновременно. Воздействие окружающей среды, вмешательство сторонних факторов и снижение иммунитета активируют вирус папилломы. Он усиленно увеличивается и проявляет себя на поверхности кожи. К факторам, провоцирующим его появление, относятся:
- приём гормональных препаратов;
- частые стрессы и переутомление;
- физическое истощение;
- авитаминоз;
- период беременности;
- наличие генетических заболеваний тяжелого характера;
- период менопаузы.
При активации вируса бородавки появляются моментально и быстро разрастаются за счёт ускоренного нароста верхних слоев. Появление новых бородавок не заставит себя ждать, поэтому лечить их стоит без промедления. Задержка лечения приводит к развитию осложнений. Активное воздействие на образования в виде трения, давления может привести к малигнизации – приобретение злокачественности образования.
Исчезновение бородавок не говорит о полном выздоровлении, они могут появиться опять через какой-то промежуток времени. Вместе с лечением бородавок необходимо поднимать свой иммунитет и применять меры по избавлению от вирусных частиц. Воспаление или травма бородавки является показателем к её удалению. А любые изменения состояния образований (слишком темный цвет, появление вкраплений и увеличение размера) серьезный повод посетить врача.
Как избавиться от папилломы?
Лечение и удаление бородавок в Туле проводят специалисты дерматолог и онколог (в случае малигнизации), уролог или венеролог (при появлении остроконечных образований, бородавок в интимной зоне). Используемая терапия предполагает только комплексный подход с назначением витаминно-минеральных, успокаивающих и повышающих иммунитет препаратов. Одно удаление не служит показателем выздоровления, через некоторое время образования могут появиться снова.
Обязательным поводом для посещения врача могут стать такие факторы:
- новообразования локализуются в интимной зоне;
- неоднородный цвет, постоянный зуд и наличие кровоточин у бородавок;
- болезненность или наличие травм на образованиях;
- резкое увеличение количества;
- расплывчатые границы у новообразования.
Обратите внимание, что лечение бородавок в домашних условиях может привести к плохим последствиям. Народные средства не только не способствуют выздоровлению, но и приводят к ухудшению общего состояния. Как пример, воспаление кожи или малигнизация. Все процедуры в домашних условиях должны проводиться только по назначению врача лекарствами из аптеки.
Методы удаления папилломы
В клиниках активно практикуется несколько способов устранения бородавок. Лечащий врач поможет подобрать подходящую методику и количество процедур. При большом количестве наростов большого размера одного посещения недостаточно, единичные небольшие бородавки удаляются за одно посещение.
Лазерная процедура
Удаление бородавок лазером в Туле один из самых быстрых и безболезненных методов. Лазерный луч воздействует на пораженный участок точечно, нагревая клетки бородавки и выпаривая их них жидкость. Высыхание нароста занимает несколько секунд, капилляры закупориваются, и кровотечения не возникает. Для проведения процедур на лице используют мягкий шлифующий лазер, исключающий появления рубца.
Такой метод подходит для любых участков тела, где косметический вопрос стоит на первом месте. Наросты меньше 1 мм и площадью до 1 см убираются за одну процедуру, для больших образований требуется несколько процедур. Одна процедура занимает 3-5 минут, а период восстановления меньше недели.
Противопоказанием к методу могут стать следующие моменты:
- гнойные воспаления в области новообразований;
- слабый иммунитет;
- злокачественные изменения бородавки.
После проведения процедуры по удалению папиллом лазером в Туле через пару часов появляется покраснение вкруг бородавки, отёк и боль. Это связанно с реакцией организма на отмирание клеток, все симптомы пройдут сами по истечению 1-3 суток. На обработанном участке остается сухая корочка, не требующая дополнительного ухода. Через 5-7 дней она слезет самостоятельно.
Хирургическое удаление
Операция проводится хирургом-дерматологом, папиллома иссекается скальпелем вместе с корнем и накладывается косметический шов. Вся процедура проводится под местной анестезией. После операции требуется тщательный уход за швом, срок его заживления достигает двух недель.
Таким способом удаляются бородавки любых размеров. Также применяется при подозрении в злокачественности образования, при постоянном травмировании или воспалении бородавки.
Противопоказания:
- наличие инфекционных заболеваний;
- тяжелые патологии сердца, почек, печени;
- плохая свертываемость крови.
Для правильного ухода необходимо обрабатывать шов перекисью водорода. Остатки жидкости убираются стерильной салфеткой, затем обрабатывается зеленкой или фукорцином. В случае необходимости шов накрывается стерильной марлевой салфеткой и закрепляется пластырем.
Криодеструкция
Подразумевает разрушение папилломы жидким азотом. Его наносят на бородавку при помощи аппликатора и замораживают образования при температуре минус 196 градусов. Под воздействием азота вода в образованиях превращается в лед, его кристаллы увеличиваются и разрушают стенки клеток. Время процедуры зависит от размеров папилломы: для маленьких достаточно 5 секунд, обработка больших может занимать до 30 секунд.
Метод подходит для нитевидных и подошвенных бородавок, при частом травмировании образований, появлении дочерних элементов. Не стоит применять при сильном понижении иммунитета и в области лица.
По истечению 15-20 минут на обработанном месте образуется пузырь с прозрачной или красноватой жидкость. Появление отека, боли и покраснения считается нормальной реакцией, это проходит через 2-3 суток. Пузырь не мажется и не вскрывается, на 3-5 день он лопнет сам. За это время под ним образовывается новая молодая кожа.
Электрокоагуляция
Удаление при помощи электрического тока. Область бородавки иссекается электроножом или петлей до здоровых тканей. Нагретый инструмент запаивает кровеносные сосуды, что полностью исключает кровотечение. Длительность процедуры занимает 5-10 минут, метод подходит для удаления образований до 1 см. Поскольку глубина разрушения ткани равняется диаметру образования и после удаления крупных элементов на коже останется выемка.
Противопоказания:
- период беременности и кормления грудью;
- плохая свертываемость крови;
- наличие воспалений в области бородавки;
- индивидуальная непереносимость анестетиков и электропроцедур;
- склонность к образованию келоидных рубцов.
На месте удаления образуется корочка, её нельзя мочить или снимать. Обработка проводится два раза в день 5%-ным раствором марганцовки или присыпкой Банеоцин. Спустя 7-9 дней корочка отойдет сама.
причины, виды, как лечить, меры профилактики, фото
На пальцах ног появились наросты? Вы не знаете, что это и как оно лечится? Возможно, на вашей коже образовались бородавки. Эти новообразования доброкачественные, но требуют своевременной терапии. Рассмотрим подробнее, почему на ногах возникают бородавки, как их распознать, и какие методы лечения существуют.
Оглавление:
- Почему образуются бородавки?
- Разновидности наростов
- Когда обращаться к врачу?
- Методы удаления
- Лечение в домашних условиях
- Меры профилактики
Такие наросты провоцируют массу неприятностей: от испорченного внешнего вида до сильных болей в месте локализации новообразования. По внешнему виду бородавки могут напоминать обычные мозоли или огрубевшую кожу. Но то, что они увеличиваются, начинают вызывать дискомфорт, должно насторожить и стать поводом для обращения к доктору.
Часто бородавки возникают у подростков. В это период у них окончательно формируется иммунная система, а у некоторых сильно повышается потоотделение.
Причины возникновения
Возникновение бородавок на ногах провоцирует вирус папилломы. Заразиться им можно таким образом:
- касаясь поручней и перил в общественных местах, транспорте;
- посещая бассейн, баню и сауну;
- при рукопожатии с тем, у кого есть этот вирус.
Но почему тогда не у каждого есть такие новообразования на теле? Ведь все ездят в автобусах, бывают в магазинах и т.д. Дело в том, что для активизации вируса нужны предрасполагающие факторы:
- Ослабленный иммунитет. Причиной плохого иммунитета могут стать авитаминоз, недавно перенесенные заболевания.
- Микротрещины на коже, раздражение. Даже через самую маленькую ранку инфекция попадает в организм.
- Психоэмоциональное состояние. Стрессы, постоянное волнение, депрессии негативно сказываются на здоровье. Человек начинает чаще болеть, у него могут появляться наросты на коже, в том числе и бородавки.
- Несоблюдение правил гигиены. Даже если прикоснуться к зараженному предмету, но не пренебрегать гигиеной, то вероятность возникновения новообразований значительно уменьшается.
- Тесная обувь. Ступни постоянно находятся в дискомфорте, кожа натирается, потеет, что становится причиной наростов.
Вирус может жить в организме и долгое время не давать о себе знать. Но если появятся предрасполагающие факторы, он сразу же активизируется. При ослабленном иммунитете, психоэмоциональных нагрузках и несоблюдении правил гигиены бородавки могут образовываться на любой части тела. Но больше всего поражению подвергаются стопы и руки.
Чаще всего бородавки появляются на пальцах ног (в особенности на большом) и между ними. В чем причина? Большую часть года мы ходим в закрытой обуви. Это препятствует нормальной циркуляции воздуха и дает возможность болезнетворным бактериям быстрее развиваться и размножаться. В результате на коже пальцев или ступнях образовываются бородавки.
Если у человека плохой иммунитет, он любит ходить босиком, то у него больше вероятности заразиться вирусом папилломы.
Признаки
Существует несколько видов бородавок, которые могут появляться на пальцах ног. Каждый из них имеет свои симптомы.
Классификация:
- Обыкновенные. Характеризуются жесткой поверхностью, по форме напоминают полусферу. Верхний слой бородавки немного шелушится. Чаще всего не превышают 0,5 см в диаметре. Но когда происходит спаривание (соединение нескольких новообразований в одно), то бородавка достигает 2 см. Цвет нароста не отличается от цвета кожи.
- Подошвенные. Возникают на подошве, особенно в тех областях, которые больше всего соприкасаются с поверхностью во время ходьбы. Такие новообразования плотной структуры, они невыпуклые, шелушатся и отслаиваются. Цвет варьируется от светло-серого до темно-коричневого. Иногда внутри самой бородавки можно увидеть черные или бурые точки.
- Плоские. Нарост немного выступает над кожей, на ощупь гладкий. Его цвет бледно-розовый или желто-коричневый.
Бородавки вызывают сильный дискомфорт во время ходьбы. В запущенных случаях они не дают нормально передвигаться.
Когда к врачу?
Наличие косметического дефекта – первая причина, почему пациенты идут к доктору. Но очень часто человек не обращает внимания на появление бородавки на пальце ноги. Он ждет, что это само пройдет. Иногда такое случается, но чаще всего новообразование разрастается и распространяется по всей ступне. Чтобы этого не допустить, нужно при первых признаках обратиться к дерматологу, чтобы удалить нарост.
Диагностика включает:
- осмотр;
- дерматоскопию;
- гистологическое исследование.
К двум последним методам обследования доктор прибегает в особо сложных случаях. Когда дерматолог не может понять, мозоль это или бородавка, он назначает ПРЦ-исследование крови, чтобы определить, есть ли в организме вирус папилломы. Что учитывает доктор при осмотре? Цвет новообразования, его форму, месторасположение и наличие болезненных ощущений у пациента при пальпации нароста.
Когда идти к доктору? Чем раньше, тем лучше! Ведь бородавки имеют свойство быстро разрастаться, и в таких случаях их намного тяжелее убрать.
Способы удаления
Наросты на большом пальце ноги можно удалить несколькими методами. Часто врач рекомендует комбинировать традиционную медицину с народной.
Способы лечения, которые помогут удалить бородавки:
- Электрокоагуляция. Новообразование прижигается с помощью высокочастотного тока. Но такая процедура имеет много противопоказаний, поэтому в последнее время к ней прибегают редко. Единственное ее преимущество – низкая цена.
- Замораживание. Нарост покрывается жидким азотом, который разрушает его.
- Лазер. Этот метод считается самым безопасным. Убрать бородавку получится безболезненно и очень быстро.
Помимо местной терапии пациенту рекомендуют принимать средства для укрепления иммунитета. Но пить такие препараты можно лишь по назначению врача. Если наросты кожи на пальце стопы маленькие, то доктор назначает лишь медикаментозное лечение, которое основывается на применении мазей.
На протяжении всего периода лечения нужно придерживаться таких рекомендаций:
- Делать ванночки с травами, морской солью.
- Носить носки из натуральной ткани.
- Регулярно принимать душ.
- Отказаться от тесной обуви.
- Перед тем как наносить лекарственное средство, ноги нужно помыть с мылом в теплой воде.
Избавиться от нароста между пальцами ног сложнее – этот участок кожи более нежный. Поэтому, как только вы заметите малейшее новообразование, обратитесь к доктору. Ведь удалить крошечную бородавку можно и при помощи лекарственных препаратов.
Как убрать бородавку самостоятельно дома?
Если нарост небольшого размера, не вызывает дискомфорта, не кровоточит, то попробуйте один из народных методов. Но если после нескольких процедур вы не видите улучшений, то нужно обратиться к доктору.
Народные рецепты, которые помогут убрать бородавки:
- Соединить 50 г сливочного масла с 2 ст. л. свежевыжатого сока из кресса. Наносить на бородавку по несколько раз в день.
- Чеснок и уксус помогают избавиться от нароста. 1 дольку чеснока пропустить через пресс. Соединить полученную кашицу с 0,5 ч. л. уксусной эссенции. Нанести средство на бородавку, сверху намотать бинт. Снять повязку через 12 часов. Место, где был нарост, нужно смазывать растительным маслом до полной регенерации тканей.
- 2–3 раза в день мазать бородавку соком чистотела.
- Капать на пораженный участок кожи яблочный уксус 2 раза в день.
Удалить бородавку одним из этих методов можно лишь в том случае, когда нарост небольшого размера.
Профилактика
Избавиться от новообразований не всегда просто. Иногда приходится испробовать много способов лечения, чтобы достичь желаемого результата. Поэтому лучше помнить о мерах профилактики, дабы не допустить развития бородавок на вашем теле:
- Следить за питанием, чтобы организм получал достаточное количество полезных веществ.
- Беречь свою нервную систему, избегая стрессов и любых негативных эмоций.
- Помнить о гигиене.
- Убрать из гардероба тесную обувь.
- Вовремя лечить все дерматологические заболевания.
Бородавка – новообразование, которое может образоваться на теле каждого. Никто не застрахован от заражения папиллома вирусом. Поэтому лучше следить за своим здоровьем, соблюдать правила гигиены, и тогда у вас больше шансов избежать появления этого коварного нароста как на стопах, так и на других частях тела. Ведь избавиться от бородавки иногда не так уж и просто.
Наиболее частые поражения кожи (доброкачественные)
Себорейный кератозСеборейный кератоз, иногда называемый старческой бородавкой, – это незлокачественное заболевание, которое проявляется в виде светло-коричневого, черного или коричневого нароста на поверхности кожи. Обычно они безвредны, но иногда могут вызывать раздражение или быть эстетически непривлекательными. При необходимости их можно удалить.
Общие характеристики:
· Эти поражения слегка приподняты.
· Они восковидные и чешуйчатые.
· Они могут появиться на всех участках тела, кроме ладоней и подошв.
· Они часто возникают в более позднем возрасте и, как правило, многократно.
· Часто бывает прилипший, «наклеенный» внешний вид
Черный паулезный дерматоз – это заболевание, которое возникает в основном у людей с более темной кожей и обычно начинает формироваться в подростковом возрасте.Поражения представляют собой небольшие темно-пигментированные папулы, которые безвредны и обычно не требуют лечения.
Общие характеристики:
· Появляется в основном на щеках и лбу.
· Часто встречается множественно.
· Поверхность гладкая.
· Вероятнее всего, в пожилом возрасте.
Лепной кератоз – еще одно безвредное состояние кожи среди распространенных кожных поражений со следующими характеристиками:
· Состоит из небольших бело-серых папул
· В основном появляется на лодыжках или ступнях
· С большей вероятностью встречается у мужчин
· Чаще встречается у людей со светлой кожей
Кожные ярлыки или акрохордоны – это мягкие кожные образования, где узкая папула выступает из кожи из короткого куска плоти, как бирка.
Общие характеристики:
· Они мясистые
· Они часто возникают на веках, шее, паху или подмышках
· Они могут вызвать раздражение, если сильно перекрутить или потереть
· Они безвредны, но могут быть удалены из косметических соображений
Вишневые ангиомы – это красные папулы, заполненные кровеносными сосудами, состоящими из капилляров на поверхности кожи.
Общие характеристики:
· Обычно они развиваются после 40 лет и со временем становятся все более многочисленными.
· Они встречаются в более высоких концентрациях на туловище.
· Они могут напоминать меланому, когда они кровоточат или сгущаются.
· Они не требуют лечения, кроме как по косметическим причинам.
Дерматофиброма – это доброкачественная кожная опухоль, которая выглядит как плотная круглая опухоль от коричневатого до красно-пурпурного цвета, обычно обнаруживаемая на ногах.
Общие характеристики:
· Кажется, будто под кожей твердая шишка.
· При сдавливании образуются ямочки, так как поражение привязано к нижним слоям эпидермиса.
· Первоначально имеет красный цвет, позже меняется на коричневый.
· Он имеет куполообразную форму
· Обычно имеет более темный периферийный ободок
· Часто является результатом предшествующей травмы
Солнечные лентиго, также известные как «солнечные пятна» или «пигментные пятна», – это пятна на коже от солнечных лучей, которые не являются злокачественными. Хотя никакого лечения не требуется, пациенты часто подвергаются повышенному риску рака кожи и нуждаются в соблюдении мер предосторожности.
Гиперплазия сальных желез Пример изображения гиперплазии сальных железГиперплазия сальных желез – это кожное заболевание, возникающее при увеличении сальных желез на коже.
Общие характеристики:
· Выглядит как маленькие папулы цвета кожи или желтого цвета с выемкой в центре.
· Эти папулы часто возникают на лбу и в центре лица.
· Они часто могут напоминать базальноклеточный рак, но редко кровоточат или покрываются коркой.
· Удаление невозможно. необходимо, кроме косметических
Киста эпидермального включения – это обычная киста кожи, иногда называемая сальной кистой , хотя она возникает из волосяных фолликулов, а не из сальных желез.Киста содержит зловонное сыроподобное вещество, образованное дегенерирующими кератиноцитами.
Они могут покраснеть и усилиться при попадании вещества в дерму, что часто ошибочно принимают за инфекцию. Бессимптомные кисты не требуют лечения. При желании киста может быть удалена с помощью эксцизии.
Милии или крошечные эпидермоидные кисты Пример изображения милиумов или крошечных эпидермоидных кистМилиумы или крошечные эпидермоидные кисты – это состояние, при котором под поверхностью кожи возникают небольшие папулы размером 1-2 мм от белого до желтого цвета.
Общие характеристики :
· Эти кисты могут возникать в любом возрасте.
· Их можно удалить без рубцевания.
· Они фиксируются и сохраняются надолго.
· Они часто возникают на щеках, веках, лбу и гениталиях.
Липомы – это скопления жира под кожей. Эти распространенные поражения кожи представляют собой мягкие и подвижные доброкачественные опухоли, которые обычно перестают расти, когда достигают нескольких сантиметров в диаметре.Лечение хирургическое и считается плановым.
Общие характеристики :
· Они часто появляются на туловище, руках или бедрах.
· Они, как правило, множественны в раннем взрослом возрасте.
Как выглядит нормальная родинка?
Типы родинок на коже и как узнать, безопасны ли они
Фотографии рака кожи
Изображения любезно предоставлены Американской академией дерматологии
Клинические изображения: Шишки и шишки
Застойный дерматит
Эта пожилая женщина жила в доме отдыха, где она весь день сидела в кресле, редко выходя на прогулку.У нее давно было варикозное расширение вен и сильный отек. Эти узелки образовались на ее голенях в течение длительного периода. Их было больше 20. Была проведена эксцизионная биопсия, но гистология выявила неспецифические особенности, которые патологи не хотели определять при постановке диагноза. После обсуждения с пациентом дальнейшее лечение не проводилось.Киста
Этот молодой человек обратился с жалобой на быстро увеличивающуюся болезненную опухоль на ушной раковине.После лечения флуклоксациллином киста уменьшилась в размерах. Сальные или эпидермоидные кисты могут возникать на различных участках, и это одно из менее часто встречающихся поражений, хотя, когда они появляются около уха, они часто находятся на коже, непосредственно прилегающей к уху. Часто имеется семейный анамнез, потому что тенденция к их развитию может передаваться генетически по аутосомно-доминантному типу.
Фибролипома
Это большое поражение на ножке долгое время присутствовало у этого 56-летнего мужчины и могло заразиться на его одежде.Его легко удалили под местной анестезией. Гистология показала, что это фибролипома. Это было доброкачественно и не требовало дальнейшего лечения.
Ксантелазма
У этого пациента были жировые образования под каждым глазом. Ксантелазмы довольно распространены и вызваны отложениями холестерина в подкожной клетчатке. Они могут быть связаны с лежащей в основе гиперлипидемией, хотя часто это не так. Однако они демонстрируют немного более высокий риск серьезных сердечно-сосудистых заболеваний.При необходимости их может удалить пластический хирург. У этого мужчины общий холестерин 6,4 ммоль / л, но нет других факторов риска, и он остается здоровым.
Жаберная киста
Эта 71-летняя женщина обратилась с опухолью на шее. Беспокоило то, что это могло быть вторичное отложение в шейном лимфатическом узле. Она была направлена на осмотр ЛОР, и диагноз впоследствии был подтвержден как киста жаберной щели. Кисты жаберной щели – это врожденные эпителиальные кисты, которые развиваются на стороне шеи в результате того, что вторая жаберная щель не закрывается в эмбриональном развитии.Киста иссечена.
Грыжа живота
Паховые грыжи очень часто встречаются на практике, но это не единственный тип грыжи. У этого 50-летнего мужчины была большая опухоль в середине живота, чуть выше пупка. Это надпупочная грыжа. Удушение было маловероятным, но это было неудобно, поэтому он решил исправить это хирургическим путем.
клещ
Этому пожилому мужчине подарили клеща.Он присутствовал пару дней и не беспокоил его. Он защищал его самодельной повязкой. Вокруг того места, где прикрепился клещ, наблюдается некоторая эритема. Симптомов, указывающих на болезнь Лайма, не было. К ним относятся лихорадка, артралгия, головная боль и классическая мигрирующая эритема. Клещ был удален с помощью полезного крючка, приобретенного в местном зоомагазине, который позволяет «открутить» клеща, не оставляя на месте никаких частей рта.
Кератоакантома
Эта опухоль возникла на предплечье у 80-летней женщины.Относительно быстрый рост с характерным внешним видом облегчил диагностику. Внешняя часть поражения окружает ороговевший центральный стержень. Эти поражения могут представлять собой плоскоклеточный рак низкой степени злокачественности, поэтому их нельзя игнорировать и лечить соответствующим образом. Пациент был направлен, и поражение было удалено.
- Д-р Марацци – врач общей практики в Ист-Хорсли, Суррей
Галерея изображений рака кожи: изображения и фотографии
Рак кожи – это атипичный рост клеток кожи.Наиболее частой причиной является продолжительное пребывание на солнце, но оно также может развиться в местах, где не было солнечного света. Существует четыре типа рака кожи: базальноклеточная карцинома, плоскоклеточная карцинома, меланома и карцинома из клеток Меркеля.
В Соединенных Штатах рак кожи – самая распространенная форма рака. Ежегодно от рака кожи страдают более 300 миллионов американцев, что эквивалентно совокупным затратам на лечение чуть более 8 миллиардов долларов в год. Рак кожи, и особенно меланома, одинаково поражает все типы кожи, хотя люди с более темным оттенком кожи больше подвержены риску пропустить раннее обнаружение и, следовательно, имеют более низкий уровень выживаемости.
Показатели выживаемости при раке кожи различаются в зависимости от типа. В случае базальноклеточного рака и плоскоклеточного рака выживаемость составляет 92% при раннем обнаружении. Профилактика и ранняя диагностика имеют первостепенное значение. Знание признаков и симптомов рака кожи может помочь вам определить, нужно ли вам проверить какие-либо подозрительные родинки или пятна на коже.
Когда проблема связана с родинкой?
Если новая или существующая родинка начинает менять форму, цвет, размер, становится шелушащейся, твердой или начинает кровоточить, пора записаться на прием к дерматологу, чтобы проверить ее.В редких случаях родинка может превратиться в меланому. При ранней меланоме форма родинки становится асимметричной и неровной.
kali9 / Getty Images
Узловая базально-клеточная карцинома
Библиотека научных фотографий – DR. П. МАРАЦЦИ / Getty Images
Узловая базальноклеточная карцинома – это тип рака кожи, который чаще всего встречается на голове. Этот тип рака начинается в базальных клетках, которым поручено создавать новые клетки кожи, чтобы подтолкнуть старые к поверхности кожи.Узловая базальноклеточная карцинома ответственна за 60-80% всех базальноклеточных карцином. По оценкам, в Соединенных Штатах ежегодно диагностируется 4,3 миллиона случаев базальноклеточного рака, из которых 2,5–3,4 миллиона случаев – узловой базальноклеточный рак.
Этот тип рака проявляется в виде круглой жемчужной папулы, окруженной нитевидными красными линиями на коже, состоящими из крошечных кровеносных сосудов. Риск развития узловой базально-клеточной карциномы может быть увеличен, если проводить много времени на солнце, жить в высокогорных и солнечных местах и проводить лучевую терапию.
К другим факторам риска относятся:
- Светлая кожа
- Старение
- Семейный или личный анамнез рака кожи
- Прием иммунодепрессантов
- Длительное воздействие мышьяка
- Некоторые редкие генетические нарушения, такие как синдром базальноклеточного невуса
Хотя этот тип рака распространен, он хорошо поддается лечению, а пятилетняя относительная выживаемость составляет 100%.
Инфильтративная базально-клеточная карцинома
DermNet NZ
Инфильтративная базальноклеточная карцинома возникает, когда опухоль проникает в дерму (внутренний слой двух основных слоев кожи) через тонкие нити между коллагеновыми волокнами.Этот агрессивный тип рака кожи сложнее диагностировать и лечить из-за его локализации. Обычно инфильтративная базальноклеточная карцинома проявляется в виде рубцовой ткани или утолщения кожи и требует биопсии для правильной диагностики.
Чтобы удалить этот тип базальноклеточной карциномы, используется особая форма хирургии, называемая Моосом. Во время операции Мооса, также называемой микрографической операцией Мооса, тонкие слои кожи удаляются до тех пор, пока не останется раковая ткань.
Поверхностная базально-клеточная карцинома
DermNet NZ
Поверхностная базальноклеточная карцинома, также известная как базально-клеточная карцинома in situ, как правило, возникает на плечах или верхней части туловища, но ее также можно найти на ногах и руках.Этот тип рака обычно не является инвазивным, потому что он имеет медленную скорость роста и его довольно легко обнаружить и диагностировать. Он имеет красноватый или розоватый цвет, может покрыться коркой или сочиться. Поверхностная базальноклеточная карцинома составляет примерно 15–26% всех случаев базальноклеточной карциномы.
Плоскоклеточный рак (ранняя стадия)
DermNet NZ
Когда плоскоклеточные клетки, составляющие средний и внешний слои кожи, становятся злокачественными, это называется плоскоклеточной карциномой.Этот тип рака имеет чрезвычайно высокую выживаемость, хотя может быть агрессивным по своей природе. Если его не лечить, он может распространиться на другие части тела и вызвать серьезные осложнения.
Плоскоклеточный рак чаще всего встречается на тех участках тела, которые больше всего подвергаются солнечному воздействию, например на лице, губах, ушах, волосистой части головы, плечах, шее, тыльной стороне рук и предплечьях. Они также могут развиваться на коже, которая была каким-либо образом повреждена, обычно в рубцах или кожных язвах.На ранних стадиях плоскоклеточного рака образуется узелок, напоминающий опалесцирующую бородавку. Бородавчатый узелок также может иметь углубление посередине, которое выглядит как кратер.
Плоскоклеточный рак (центральный гиперкератоз)
DermNet NZ
Плоскоклеточный рак на более поздней стадии более отличен от базальноклеточного рака из-за его отличительного внешнего вида. Бородавчатый узелок превращается в пятна, которые могут быть чешуйчатыми и красными (так называемый гиперкератоз).Это также может проявляться в виде открытой язвы. Когда это происходит, покрытая коркой кожа может периодически кровоточить и становиться зудящей. На этой стадии или до нее важно обратиться за лечением, потому что плоскоклеточный рак может проникнуть в организм и привести к более серьезным проблемам со здоровьем.
Плоскоклеточный рак ежегодно поражает примерно 1 миллион американцев. Этот тип рака более высок у мужчин, а также у людей старше 50 лет. Люди со светлой кожей, волосами и глазами подвержены повышенному риску развития этого типа рака кожи.Ослабленная иммунная система, хроническая инфекция, рак крови или костного мозга, трансплантация органов, повреждение или повреждение кожи также могут увеличить риск этого заболевания. Пациенты с пигментной ксеродермией, редким генетическим заболеванием, которое снижает способность организма восстанавливать ДНК кожи после повреждения от солнца, также подвергаются повышенному риску.
Плоскоклеточный рак (изъязвление)
Исследовательские ворота
Когда плоскоклеточная карцинома перерастает в язву или поражается ею, это называется язвой Марджолина.Хотя язвы марджолина можно рассматривать как инфильтративный тип базальноклеточной карциномы, чаще всего они представляют собой плоскоклеточный рак. Язвы маржолина образуются на коже, которая была каким-то образом повреждена, но особенно на сильно обожженной коже. Они также могут возникать из-за инфекций костей, пролежней, обморожений, пересадки кожи и радиации.
Язве марджолина может потребоваться от 11 до 75 лет, чтобы превратиться в рак, хотя средняя продолжительность составляет от 30 до 35 лет.Этот тип рака довольно агрессивен, даже если он медленно растет, и может проникать в другие части тела. На ранних стадиях этого заболевания поврежденная кожа, на которой образовалась язва, начинает чесаться и гореть, а вскоре после этого появляется новая язва. Эта язва обычно плоская с твердыми выступающими краями и может сопровождаться другими симптомами, такими как сильная боль, кровотечение, образование корок или гной с неприятным запахом.
Плоскоклеточная карцинома in situ
DermNet NZ
Плоскоклеточный рак in situ, также известный как болезнь Боуэна, представляет собой предраковое состояние, которое проявляется в виде красного или коричневатого пятна или налета на коже, который со временем медленно растет.Пятна часто встречаются на ногах и нижней части тела, а также на голове и шее. В редких случаях он обнаруживается на руках и ногах, в области гениталий и в области вокруг анального отверстия.
Болезнь Боуэна встречается редко: только 15 из 100 000 человек заболевают этим заболеванием каждый год. Заболевание обычно поражает население европеоидной расы, но у женщин больше шансов заболеть болезнью Боуэна, чем у мужчин. Большинство случаев приходится на взрослых старше 60 лет. Как и другие виды рака кожи, болезнь Боуэна может развиться после длительного пребывания на солнце.Он также может развиться после лучевой терапии. Другие причины включают подавление иммунитета, повреждение кожи, воспалительные состояния кожи и инфекцию вируса папилломы человека.
Болезнь Боуэна обычно поддается лечению и не переходит в плоскоклеточный рак. До 16% случаев перерастают в рак.
В чем разница между базально-клеточной карциномой и плоскоклеточной карциномой?
Как базально-клеточная, так и плоскоклеточная карцинома обычно не опасна для жизни, но плоскоклеточная карцинома с большей вероятностью проникает в более глубокие слои кожи.
Меланома (ранние признаки)
DermNet NZ
Меланома – самая серьезная форма рака кожи. Факторы риска включают пребывание на солнце, светлую кожу и семейный анамнез меланомы. Некоторые исследования показывают, что генетические факторы играют роль в 72% случаев. Используйте метод ABCDE, чтобы проверить эту форму рака:
- Асимметрия — Доброкачественные родинки имеют тенденцию быть симметричными по форме. Если родинка асимметрична, это может быть признаком меланомы.
- Граница – Безвредные родинки будут иметь правильные края, тогда как родинки, которые могут быть меланомой, часто имеют границу неправильной формы.
- Цвет – Цвет родинки может быть хорошим индикатором того, требует ли она дальнейшего осмотра. Родинки меланомы будут иметь более выраженную окраску, которая может варьироваться. Они могут быть красного, черного, темно-коричневого или телесного цвета.
- Диаметр —Размер родинки имеет значение. Если родинка больше ластика на конце карандаша, ее следует осмотреть дополнительно.
- Evolving —Мы, изменяющиеся со временем, могут нуждаться в оценке. Ваш врач всегда должен проверять изменения цвета, размера, формы или возвышения.
Использование метода ABCDE поможет вам следить за своими родинками и любыми изменениями, которые требуют посещения дерматолога.
Меланома (знак гадкого утенка)
Признак меланомы «гадкий утенок» – это метод наблюдения, который помогает людям определить родинку, которая может быть признаком меланомы.
Меланома (узелковая)
DermNet NZ
Узловая меланома чаще всего возникает на ногах, туловище, руках и голове, но может развиваться на любой части тела.Похоже на родинку, укус клопа или прыщик. Обычно он однотонный, особенно черный, но также может быть розовым, коричнево-коричневым, синим, серым, красным или белым. У мужчин больше шансов заболеть узловатой меланомой, чем у женщин, и это заболевание часто встречается у взрослых старше 50 лет.
Метод EFG может использоваться для обнаружения меланомы такого типа:
- Elevation —Если родинка приподнята над кожей, это может быть поводом для беспокойства. Высота может быть ровной или неровной.
- Firm – Узловые меланомы обычно очень твердые на ощупь.
- Рост — Рост кпелей является серьезным поводом для беспокойства и требует дальнейшего изучения.
Узелковые меланомы быстро растут. Способ отличить новую родинку, растущую нормально от узловатой меланомы, заключается в том, что меланома будет продолжать расти, превышая типичный двух-трехнедельный рост нормальной родинки.
Меланома (амеланотическая)
DermNet NZ
Амеланотическая меланома часто практически не имеет пигментации, что придает ей розоватый или беловатый оттенок.На его долю приходится большинство случаев меланомы у детей. Это может быть трудно исследовать с помощью метода ABDCE, поскольку этот тип меланомы не проявляет типичных черт других типов меланомы.
Меланома (Acral Lentiginous)
DermNet NZ
Акральная лентигинозная меланома возникает на ладонях рук, подошвах стоп или под ногтями. Она может развиваться сама по себе или внутри существующей родинки. Сначала он выглядит как плоское пятно, которое обесцвечивается, но может проникать в кожу, когда проходит через базальную мембрану, часть кожи, которая находится между внешним слоем (эпидермисом) кожи и дермой.Этот тип меланомы обычно выглядит как большая родинка с гладкой поверхностью и со временем утолщается. Его цвет варьируется от коричневого, синего и серого до черного и красного цветов.
Он встречается для всех типов кожи и цветов, но это наиболее распространенная форма рака кожи, обнаруживаемая у людей с более темным оттенком кожи, составляющая 29–72% всех случаев меланомы у людей с темной кожей. И мужчины, и женщины в равной степени страдают от акральной лентигинозной меланомы, и большинство случаев встречается у взрослых в возрасте старше 40 лет.
Карцинома из клеток Меркеля
DermNet NZ
Этот тип редкого рака кожи быстро растет и представляет собой узелок телесного или синевато-красного цвета. Чаще всего его можно найти на лице, голове или шее. У пожилых людей выше вероятность развития карциномы из клеток Меркеля, а факторы риска включают пребывание на солнце, иммуносупрессию, светлую кожу и другие виды рака кожи в анамнезе. Он очень агрессивен и может легко распространяться по телу. Риск его возвращения также высок.Подсчитано, что у каждого 130 000 человек в США в какой-то момент своей жизни разовьется карцинома из клеток Меркель.
Карцинома из клеток Меркеля
DermNet NZ
Клинические особенности карциномы из клеток Меркеля привели к разработке метода AEIOU, который помогает людям с ранней диагностикой:
- Бессимптомный —Если нет болезненности узелка, можно заподозрить карциному из клеток Меркеля.
- Быстро разрастается —Если узелок быстро разрастается менее чем за три месяца, это может означать, что это случай карциномы из клеток Меркеля.
- Иммуносупрессия — Ослабленная иммунная система может означать, что у человека повышен риск развития карциномы из клеток Меркеля.
- Пожилой возраст — Взрослые старше 50 более подвержены этому типу рака.
- УФ-облучение —Поскольку пребывание на солнце может увеличить риск развития этого типа рака кожи, наблюдение за тем, сколько солнца получает человек, является хорошим способом определить уровень риска при появлении роста.
Карцинома из клеток Меркеля (коллизионная опухоль)
Европа PMC
Коллизионная опухоль возникает, когда существует несколько типов рака кожи, непосредственно прилегающих друг к другу.Чаще всего это случается, когда у кого-то есть рак из клеток Меркеля и плоскоклеточный рак, но это также может произойти с клетками Меркеля и болезнью Боуэна или базальноклеточным раком. Коллизионные опухоли чаще возникают у взрослых старше 60 лет после время пребывания на солнце.
Слово от Verywell
Большинство раковых заболеваний кожи легко поддаются лечению, если они обнаружены на ранней стадии. Важно знать признаки и как самостоятельно исследовать родинки и узелки на теле, чтобы определить, являются ли новые родинки или другие кожные изменения нормальными или злокачественными.Обычно рекомендуется, чтобы дерматолог осмотрел любые новообразования, даже если они кажутся нормальными.
Принятие мер предосторожности для предотвращения рака кожи, таких как избегание чрезмерного пребывания на солнце, солнечных ожогов и загара, может значительно снизить риск развития этого заболевания. Всегда используйте солнцезащитный крем с широким спектром SPF не менее 15 и максимально закрывайте свое тело на открытом воздухе.
Определение общих шишек и шишек на домашних животных
У домашних животных могут появиться шишки и шишки практически на любой части тела, и, хотя некоторые из них определенно вызывают беспокойство, другие могут быть чисто косметическими изменениями.Владельцу домашнего животного полезно знать, какие шишки на коже они могут видеть, и как с ними обращаться. Таким образом они смогут лучше помочь своим питомцам получить необходимую ветеринарную помощь, когда это необходимо.
Джанет Тобиассен Кросби DVM
Также называемые жировыми опухолями и липомами, жировые опухоли чрезвычайно распространены у многих домашних животных, особенно у собак. Эти шишки часто описываются как мягкие и подвижные, они находятся прямо под кожей, но не должны быть изъязвленными или сочиться.Это доброкачественные шишки, поэтому обычно они не вызывают беспокойства. Они могут вырасти довольно большими и появиться практически где угодно. Эти шишки под кожей не являются злокачественными, если они не мешают вашему питомцу нормально ходить или бегать, и поэтому ваш ветеринар может не счесть их необходимым удалять.
Чтобы окончательно диагностировать у вашего питомца липому и убедиться, что это не какой-то другой тип шишки, ветеринар может взять образец шишки с помощью иглы.Обычно для этого не требуется седация, но если требуется биопсия, вашему питомцу может потребоваться седация или анестезия. Операция по удалению шишки может быть рекомендована, если диагностические тесты не дали результатов или если шишка мешает нормальным движениям вашего питомца.
Lianne McLeod / The Spruce
Гистиоцитомы и опухоли тучных клеток очень похожи, но вызывают разные опасения. Шишки обоих этих типов находятся на поверхности кожи и часто описываются как красные, выпуклые и круглые.Они часто появляются на ногах, но могут появляться и на других частях тела. Эти комочки не следует сдавливать, если они являются тучными клетками – злокачественным новообразованием, которое может распространяться.
Чтобы определить, есть ли у вашего питомца гистиоцитома или опухоль тучных клеток, вы можете подождать и посмотреть, исчезнет ли она, или попросить ветеринара удалить ее хирургическим путем и отправить в лабораторию. Ожидание может быть опасным, если это тучная клетка, поскольку это дает ей время для роста и распространения, но если это гистиоцитома, она со временем исчезнет.Если это тучная клетка, лаборатория присвоит ей степень и укажет, были ли удалены все клетки во время операции. Тучные клетки I степени доброкачественны, и обычно хирургическое вмешательство является излечивающим, но опухоли тучных клеток II и III степени могут распространяться. Лабораторный отчет определит, каковы следующие шаги для вашего питомца, если у него опухоль тучных клеток, но может быть рекомендована вторая операция и химиотерапия.
Аденомы
Собаки и кошки не должны делить все.Getty Images / GK Hart / Викки Харт
Аденомы перианальных желез являются одними из наиболее распространенных типов аденом у домашних животных и возникают вокруг анального отверстия. Их также можно назвать околоплодными аденомами или гепатоидными аденомами и они представляют собой доброкачественные образования. Аденомы перианальных желез обычно медленно растут и находятся на поверхности кожи рядом с анальным отверстием. Хирургическое вмешательство может быть рекомендовано или не рекомендовано в зависимости от того, насколько близко они находятся к анальному отверстию, а также от того, регулярно ли они кровоточат или заражаются.
Аденомы сальных желез также почти всегда доброкачественные и выглядят как бородавки или кожные пятна на теле домашнего животного.Они очень распространены и обычно не требуют хирургического вмешательства, но иногда их удаляют, если они регулярно кровоточат или мешают уходу. Для этих небольших аденом может использоваться криохирургия, в результате которой бородавка замораживается, а затем она отпадает дома, когда ткань отмирает.
Саркомы и карциномы
Шишка – самый очевидный признак рака кожи у собаки.Getty Images / Elen11
Раковые образования – это наиболее опасные виды шишек и шишек.Существует несколько различных типов сарком и карцином, но все они злокачественные и, следовательно, считаются злокачественными. Базальноклеточные карциномы (не путать с некарциномными базальноклеточными опухолями), фибросаркомы, аденомарциномы сальных желез (не путать с доброкачественными аденомами сальных желез), плоскоклеточные карциномы и другие серьезные образования, наблюдаемые у домашних животных. Эти образования обычно удаляются хирургическим путем, и может быть рекомендована химиотерапия.
Многие другие виды шишек и шишек, включая различные кисты, абсцессы, папилломы, меланомы и многое другое, также могут возникать у домашних животных.Из-за множества типов образований, которые могут появиться, всегда лучше проверить вашего питомца у ветеринара, чтобы определить, какой тип опухоли присутствует. Не все шишки – плохие новости, но вы должны убедиться, что это так, прежде чем предполагать, что шишку можно игнорировать.
Если вы подозреваете, что ваш питомец болен, немедленно позвоните ветеринару. По вопросам, связанным со здоровьем, всегда консультируйтесь со своим ветеринаром, так как он осмотрел вашего питомца, знает историю его здоровья и может дать наилучшие рекомендации для вашего питомца.
Дерматофиброма: причины, изображения и лечение
Дерматофиброма – это небольшие безвредные образования, которые появляются на коже. Эти наросты, называемые узелками, могут расти где угодно на теле, но чаще всего встречаются на руках, голенях и верхней части спины.
Дерматофибромы встречаются у взрослых, но редко у детей. Они чаще встречаются у женщин, чем у мужчин, и чаще встречаются у людей с ослабленной иммунной системой.
Дерматофибромы – это безвредные образования на коже, которые обычно имеют небольшой диаметр.Они могут различаться по цвету, а цвет может меняться с годами.
Дерматофибромы твердые на ощупь. Они очень плотные, и многие люди говорят, что они кажутся маленьким камешком под кожей или приподнятым над ней. Большинство дерматофибром безболезненны.
Некоторые люди испытывают зуд или раздражение в месте роста, а также болезненность. Дерматофибромы также можно назвать доброкачественными фиброзными гистиоцитомами.
Дерматофиброма – это скопление лишних клеток в более глубоких слоях кожи.Точная причина этих разрастаний неизвестна.
Они могут быть вызваны неблагоприятной реакцией на небольшую травму, например укус насекомого, занозу или колотую рану.
Еще одним фактором риска может быть возраст, поскольку новообразования чаще появляются у взрослых. Люди с подавленной иммунной системой могут с большей вероятностью столкнуться с дерматофибромой и иметь более одного образования. Множественные дерматофибромы особенно часто встречаются у людей с системной волчанкой.
Поделиться на PinterestПотенциальные причины могут включать небольшие травмы, такие как заноза, порез бумаги или укус насекомого.Дерматофибромы имеют тенденцию к медленному росту. У наростов обычно есть некоторые определяющие характеристики, которые могут помочь их идентифицировать.
Ключевые маркеры дерматофибромы:
- Внешний вид – круглая шишка, которая в основном находится под кожей.
- Размер – нормальный диапазон составляет от кончика шариковой ручки до горошины, и обычно он остается стабильным.
- Цвет – может быть розовым, красным, серым, светло-коричневым или пурпурным в разной степени и может меняться со временем.
- Расположение – чаще всего встречается на ногах, но иногда на руках, туловище и реже на других частях тела.
- Дополнительные симптомы – обычно безвредны и безболезненны, но иногда могут быть зудом, болезненностью, болезненностью или ощущением воспаления.
При защемлении дерматофиброма не продвигается к поверхности кожи. Вместо этого он будет углубляться внутрь, что может помочь отличить дерматофиброму от другого типа роста.
Обычно на теле появляется только один нарост. Однако множественные дерматофибромы чаще возникают у людей с ослабленной иммунной системой.
Кожные новообразования могут вызывать тревогу, но дерматофибромы безвредны и не перерастают в раковые образования.
Врачи первичного звена и дерматологи обычно диагностируют дерматофиброму, осматривая ее визуально. Узелки легко идентифицировать, но врачи также захотят убедиться, что они не ошибочно диагностируют рост.
Врач может ущипнуть нарост, чтобы проверить наличие ямочки, и может спросить о любых дополнительных симптомах, которые испытывает человек.
Дерматоскоп можно использовать для увеличения изображения поверхности новообразования. Дерматофибромы обычно имеют центральную белую область посередине, окруженную пигментацией, если смотреть под дерматоскопом.
Любые атипичные признаки могут потребовать дальнейшего тестирования. Если нарост сильно раздражен, кровоточит, имеет неправильную форму или наверху есть язва, врачи могут назначить биопсию.Для этого нужно взять небольшой кусочек ткани узелка для исследования под микроскопом в лаборатории.
В редких случаях другой рост или заболевание можно принять за дерматофиброму. Вот некоторые из возможных диагнозов новообразований, которые напоминают дерматофиброму:
- атипичная родинка
- гипертрофический рубец или келоид
- злокачественная меланома
- плоскоклеточная карцинома
- базальноклеточная карцинома
- kera
Существует также редкий рак кожи, называемый протуберанской дерматофибросаркомой (DFSP), который изначально напоминает дерматофиброму.Врач, который не уверен в диагнозе, может провести биопсию растущей ткани для подтверждения.
Диагноз всегда должен поставить квалифицированный дерматолог или врач.
Поделиться на Pinterest Варианты лечения могут включать удаление дерматофибром, их бритье или замораживание. В большинстве случаев это оставляет шрам. Лечение не всегда необходимо.Большинство дерматофибром не требуют лечения. Их можно безопасно оставить в покое, и они обычно не вызывают никаких симптомов, кроме появления на коже.Однако некоторые люди все же предпочитают их удалять. Удаление особенно распространено, если рост неприглядный или находится в неудобном месте.
Наросты также можно удалить, если они находятся в неудобном месте. Этот сценарий может повлиять на нарост, который раздражается одеждой или постоянно режется, например, во время бритья.
Дерматофибромы представляют собой смесь тканей, таких как кровеносные сосуды, фибробласты и макрофаги. Наросты попадают в дерму, которая является средним слоем кожи.В редких случаях наросты могут распространяться на подкожный слой, который находится глубже и затрудняет их удаление.
Дерматофибромы обычно удаляют путем полного удаления нароста. Это может оставить заметный рубец после заживления. Люди, которые хотят удалить дерматофиброму, потому что считают ее неприглядной, должны знать, что вместо этого у них может быть шрам.
Некоторые узелки просто расплющиваются до уровня кожи путем сбривания верхних слоев. Это может не вызвать столько рубцов, но означает, что более глубокие слои узелка остаются.Это может позволить узлу со временем вырасти.
Другие методы лечения включают замораживание новообразования жидким азотом или введение в него кортикостероидов. Эти методы могут быть успешными, но могут устранить только верхнюю часть нароста. Также использовались лазерные процедуры.
В настоящее время нет известных методов постоянного изменения размера дерматофибромы. Иногда нарост может уменьшиться или исчезнуть сам по себе, но это бывает редко.
Не следует пытаться удалить эти наросты в домашних условиях.Неправильное удаление может привести к глубокому рубцеванию, инфекции и неправильному заживлению.
Дерматофибромы – это безвредные образования, которые не становятся злокачественными. Однако дерматофибромы обычно не проходят сами по себе.
Если узелки не будут удалены хирургическим путем, они останутся внутри кожи. Некрасивые или неудобные наросты могут быть удалены по желанию человека.
О любом новом росте кожи следует сообщать врачу, особенно если она меняет размер, форму или цвет и имеет неправильный узор.О любом новообразовании, которое кровоточит, становится болезненным, чешется или быстро растет, также следует сообщать как можно скорее.
Консультация врача – лучший способ убедиться, что дерматофиброма правильно диагностирована и лечится.
Фото рака кожи | Исследования рака, Великобритания
Рак кожи может выглядеть по-разному. Это могут быть:
- пятно или язва
- ком
- красный или темный патч
- зуд, корки или кровотечение
Чем раньше будет диагностирован рак кожи, тем легче его вылечить.Поэтому важно, чтобы вы как можно скорее посетили своего терапевта, если заметили изменения на своей коже.
В поисках признаков рака кожи
Немеланомный рак кожи чаще всего развивается на коже, подвергающейся воздействию солнечных лучей.
Для раннего выявления рака кожи полезно знать, как ваша кожа обычно выглядит. Таким образом, вы легко заметите любые изменения.
Чтобы посмотреть на участки, которые вы плохо видите, вы можете попробовать использовать ручное зеркало и отразить свою кожу на другом зеркале.Или вы можете попросить вашего партнера или друга посмотреть. Это очень важно, если вы регулярно находитесь на солнце для работы или отдыха.
Вы можете сфотографировать все, что выглядит не совсем правильно. По возможности, при фотографировании рекомендуется положить линейку или рулетку рядом с ненормальной областью. Это даст вам более точное представление о его размере и поможет определить, меняется ли он. Затем вы можете показать эти фотографии своему врачу.
Базальноклеточный рак кожи
Существуют различные типы базальноклеточного рака кожи.К ним относятся:
- узловой базально-клеточный рак кожи
- пигментированный базально-клеточный рак кожи
- морфоидный базально-клеточный рак кожи – также известный как склерозирующий или инфильтрирующий базально-клеточный рак кожи
- поверхностный базально-клеточный рак кожи
узловой базально-клеточный рак
узловой базальноклеточный рак раковые клетки могут быть прозрачными (полупрозрачными) и блестящими. Часто также можно увидеть их кровеносные сосуды. Иногда у них есть болезненная (изъязвленная) область, а также могут быть мешочки, заполненные жидкостью (кистозные).
Пигментный базально-клеточный рак
Пигментированный базально-клеточный рак имеет темные области, часто коричневого, синего или серого цвета. Они могут выглядеть как бородавки, а иногда и как меланома.
Морфоидный базально-клеточный рак
Ярко выраженный базальноклеточный рак кожи, этот тип базальноклеточного рака кожи может выглядеть как болезненный участок на коже, который не заживает. Это может выглядеть как цвет кожи, воск, как шрам или утолщенный участок кожи, который очень медленно становится больше. Вы также можете увидеть мелкие кровеносные сосуды.
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи может различаться по внешнему виду. Обычно они возникают на участках кожи, подверженных воздействию солнца, например, на коже черепа или в ушах.
Спасибо доктору Шарлотте Проби за разрешение и фотографию.
Когда обращаться к врачу
Вам следует обратиться к врачу, если у вас есть:
- пятно или язва, которая не заживает в течение 4 недель
- пятно или язва, которая болит, зудит, покрывается корками, покрывается коркой или кровоточит в течение более 4 недель
- области, в которых кожа разорвалась (язва ) и не заживает в течение 4 недель, и вы не можете придумать причину этого изменения
Ваш врач может решить, нужны ли вам какие-либо анализы.
Дерматофиброма у взрослых: состояние, методы лечения и фотографии – обзор
51413 34 Информация для Взрослые подпись идет сюда …Изображения дерматофибромы
Обзор
Дерматофибромы, или гистиоцитомы, представляют собой распространенные доброкачественные новообразования на коже. Они твердые или твердые, имеют цвет кожи или слегка пигментированы. Дерматофибромы могут быть болезненными.Эти поражения обычно сохраняются на всю жизнь, и через несколько лет они могут зажить в виде депрессивных шрамов. Иногда дерматофибромы, обнаруживаемые в большом количестве в сгруппированных или линейных кластерах, связаны с иммунными нарушениями, такими как лейкемия, ВИЧ и волчанка.
Кто в опасности?
Дерматофибромы могут возникать в любом возрасте, но чаще встречаются у взрослых, особенно у женщин.
Признаки и симптомы
Дерматофибромы чаще всего встречаются на руках и ногах женщин.Это маленькие коричневые или красновато-коричневые подвижные узелки, которые на ощупь довольно плотные. Они могут быть нежными на ощупь. Многие поражения демонстрируют «признак ямочки», когда центральная часть сморщивается, когда поражение сжимается по бокам. Обычно они не меняются в размере.
Рекомендации по уходу за собой
Нет необходимости.
Когда обращаться за медицинской помощью
Дерматофибромы – доброкачественные поражения, но обратитесь за медицинской помощью, если поражение начинает увеличиваться в размерах, становится болезненным или если наблюдается большое количество дерматофибром в сгруппированных или линейных кластерах.
Лечение, которое может назначить ваш врач
- Поражение доброкачественное; поэтому часто бывает достаточно уверенности.
- Симптоматические выступающие дерматофибромы часто можно уменьшить в размере с помощью терапии жидким азотом (замораживания) или инъекциями стероидов в очаг поражения. У пациентов с темной кожей замораживание жидким азотом и инъекция стероидов может вызвать пигментное изменение, которое обычно носит временный характер.
- Хирургическое удаление может быть выполнено, но из-за высокой частоты рецидивов часто необходимо использование местных стероидов или инъекций стероидов в очаг поражения после удаления.
Надежные ссылки
MedlinePlus: доброкачественные опухолиКлиническая информация и дифференциальная диагностика дерматофибромыСписок литературы
Болонья, Жан Л., изд. Дерматология , стр 1869-1870. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине .


 Патология протекает в прогрессирующей форме. Данная патология является наиболее распространенным видом артроза. В группу риска с наибольшей степенью вероятности входят женщины среднего и пожилого возраста. В молодом возрасте патология возникает в качестве посттравматического осложнения. Профилактика имеет огромное значение в рамках предупредительной терапии.
Патология протекает в прогрессирующей форме. Данная патология является наиболее распространенным видом артроза. В группу риска с наибольшей степенью вероятности входят женщины среднего и пожилого возраста. В молодом возрасте патология возникает в качестве посттравматического осложнения. Профилактика имеет огромное значение в рамках предупредительной терапии.
 Далее в процессе ходьбы боль сходит на нет или значительно притупляется. Ее новое появление будет ознаменовано какими-либо физическими нагрузками значительной тяжести.
Далее в процессе ходьбы боль сходит на нет или значительно притупляется. Ее новое появление будет ознаменовано какими-либо физическими нагрузками значительной тяжести.
 Появляются внешние признаки патологии – неустойчивость походки, переваливающийся характер движений или отсутствие возможности ходить без дополнительной опоры.
Появляются внешние признаки патологии – неустойчивость походки, переваливающийся характер движений или отсутствие возможности ходить без дополнительной опоры.

 Поэтому среди последствий патологии назовем следующие:
Поэтому среди последствий патологии назовем следующие:

 При этом начальная стадия, как правило, просматривается тяжело. У пожилых людей изменения присутствуют ввиду возрастного ценза и при отсутствии клинической симптоматики не влекут постановку диагноза гонартроз.
При этом начальная стадия, как правило, просматривается тяжело. У пожилых людей изменения присутствуют ввиду возрастного ценза и при отсутствии клинической симптоматики не влекут постановку диагноза гонартроз.

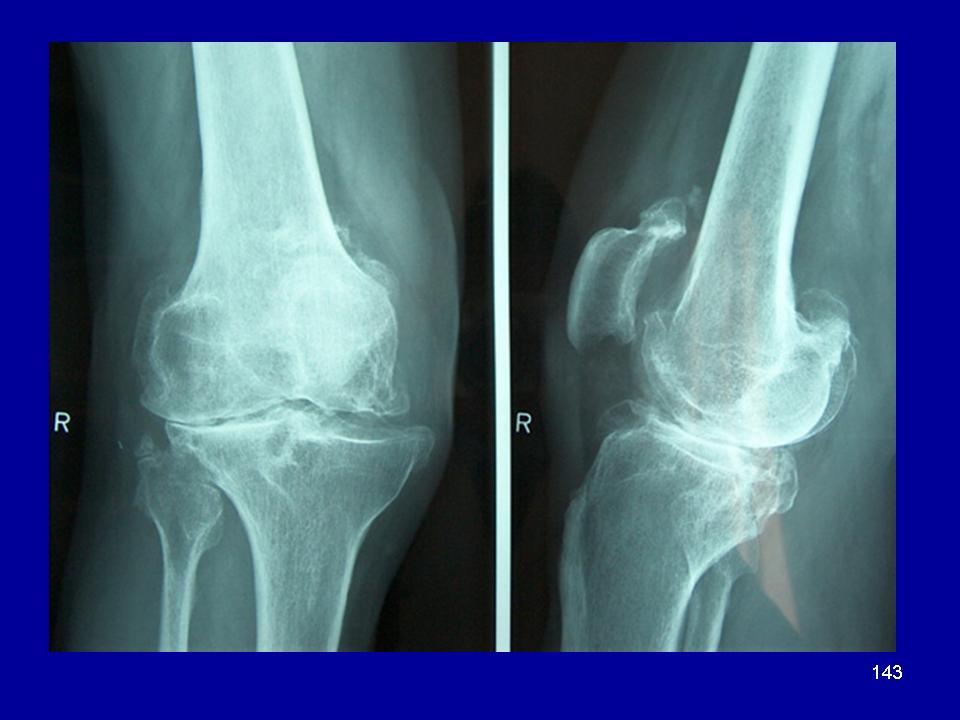 Немаловажную роль в предупреждении заболевания имеет профилактика.
Немаловажную роль в предупреждении заболевания имеет профилактика.
 При этом первый вид гонартроза, как правило, возникает у людей пожилых и редко бывает односторонним.
При этом первый вид гонартроза, как правило, возникает у людей пожилых и редко бывает односторонним.
 При движении сустава слышен хруст, если пациент пытается максимально согнуть конечность, появляется резкая боль.Выявляется ограниченность амплитуды в движении сустава, начинает выявляться деформация. Синовиты возникают часто, беспокоят более длительно, протекают с большим скоплением жидкости в суставе.
При движении сустава слышен хруст, если пациент пытается максимально согнуть конечность, появляется резкая боль.Выявляется ограниченность амплитуды в движении сустава, начинает выявляться деформация. Синовиты возникают часто, беспокоят более длительно, протекают с большим скоплением жидкости в суставе.
 Они начинают высыхать, терять свою гладкую фактуру, обнаруживаются трещинки, из-за чего нарушается скольжение суставных поверхностей, они начинают цепляться друг об друга, увеличивая деффекты на поверхности. Гиалиновый хрящ дистрофируется теряя амортизационную функцию из-за постоянных микротравм.
Они начинают высыхать, терять свою гладкую фактуру, обнаруживаются трещинки, из-за чего нарушается скольжение суставных поверхностей, они начинают цепляться друг об друга, увеличивая деффекты на поверхности. Гиалиновый хрящ дистрофируется теряя амортизационную функцию из-за постоянных микротравм.
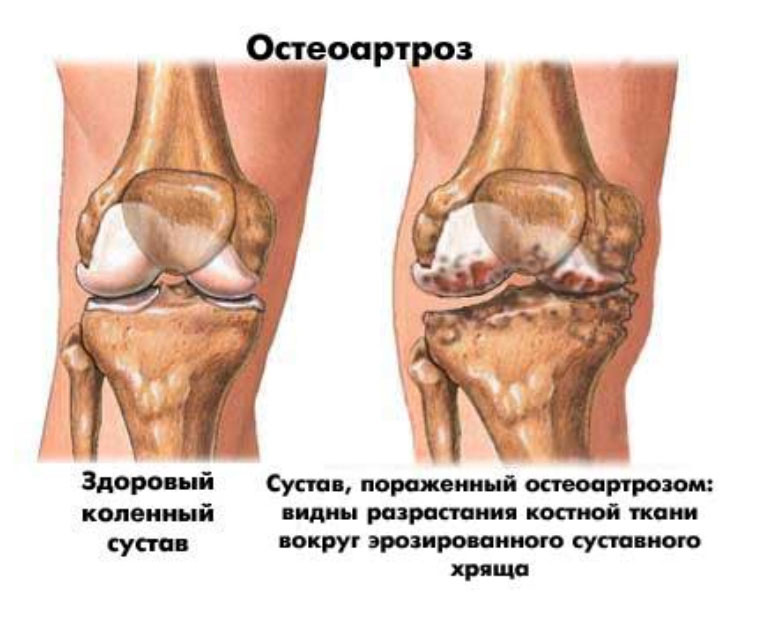 В следствие усиления трения, прогрессивно нарастает дегенерация коленного сустава, что приводит к третьей стадии гонартроза.
В следствие усиления трения, прогрессивно нарастает дегенерация коленного сустава, что приводит к третьей стадии гонартроза.
 Можно для профилактики использовать специальные ортопедические стельки или ортезы.
Можно для профилактики использовать специальные ортопедические стельки или ортезы.
 При заболевании происходит изменение качества и количества (в сторону истончения) суставного хряща. Основной жалобой является боль, которая обычно возникает при сгибании колена, при подъеме по лестнице, а также после длительного нахождения в положении сидя или лежа. Боль по утрам является типичной жалобой на ранних стадиях. При этом пациенты жалуются на скованность движений, которая проходит через некоторое время активности. При наличии изменений в хряще сустав может воспалиться. Таким образом, гонатроз, который первоначально имел невоспалительную природу, приобретает воспалительный компонент. Цель лечения состоит в том, чтобы уменьшить частоту и длительность фаз воспаления.
При заболевании происходит изменение качества и количества (в сторону истончения) суставного хряща. Основной жалобой является боль, которая обычно возникает при сгибании колена, при подъеме по лестнице, а также после длительного нахождения в положении сидя или лежа. Боль по утрам является типичной жалобой на ранних стадиях. При этом пациенты жалуются на скованность движений, которая проходит через некоторое время активности. При наличии изменений в хряще сустав может воспалиться. Таким образом, гонатроз, который первоначально имел невоспалительную природу, приобретает воспалительный компонент. Цель лечения состоит в том, чтобы уменьшить частоту и длительность фаз воспаления. Трение между бедренной костью и большеберцовой костью происходит в двух местах: на внутренней (медиальной) и наружной (боковой) части. Локализация артроза быть отражена в заключении врача.
Трение между бедренной костью и большеберцовой костью происходит в двух местах: на внутренней (медиальной) и наружной (боковой) части. Локализация артроза быть отражена в заключении врача. Часто гонартроз является первичным, то есть вызван старением суставного хряща. Также выделяют вторичный гонартроз, который возникает в результате на фоне других патологических процессов или состояний. Например, вторичным является гонартроз, возникший на фоне врожденной косолапости или травм коленных суставов.
Часто гонартроз является первичным, то есть вызван старением суставного хряща. Также выделяют вторичный гонартроз, который возникает в результате на фоне других патологических процессов или состояний. Например, вторичным является гонартроз, возникший на фоне врожденной косолапости или травм коленных суставов. Боль в суставах может возникать даже в покое. При этом амплитуда движения коленных суставов постепенно уменьшается.1
Боль в суставах может возникать даже в покое. При этом амплитуда движения коленных суставов постепенно уменьшается.1
 Затем, гонартроз достаточно быстро развивается и прогрессирует.
Затем, гонартроз достаточно быстро развивается и прогрессирует.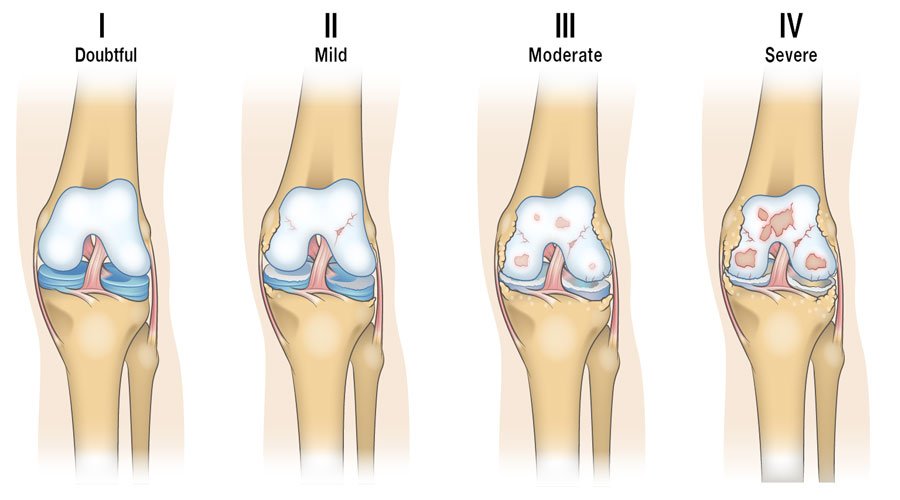

 Конечно же, с помощью диеты невозможно вылечить гонартроз, но можно значительно замедлить его развитие.
Конечно же, с помощью диеты невозможно вылечить гонартроз, но можно значительно замедлить его развитие.  Кроме того, движение сустава способствует образованию синовиальной жидкости, которая выступает в роли смазки и уменьшает трение суставных поверхностей друг о друга.
Кроме того, движение сустава способствует образованию синовиальной жидкости, которая выступает в роли смазки и уменьшает трение суставных поверхностей друг о друга. Избегайте серьезных нагрузок, связанных со спортом. Если вы не уверены в том, сможете ли вы заниматься каким-либо видом спорта, обратитесь за советом к врачу.
Избегайте серьезных нагрузок, связанных со спортом. Если вы не уверены в том, сможете ли вы заниматься каким-либо видом спорта, обратитесь за советом к врачу. д.)
д.) Операция выполняется из миниразрезов, через которые в сустав вводятся эндоскопические видеокамеры, и хирург может под контролем зрения выполнить ту или иную манипуляцию внутри сустава.
Операция выполняется из миниразрезов, через которые в сустав вводятся эндоскопические видеокамеры, и хирург может под контролем зрения выполнить ту или иную манипуляцию внутри сустава. Во время операции удаляют пораженные артрозом суставные поверхности. Затем устанавливают металлические и пластиковые элементы искусственного сустава.
Во время операции удаляют пораженные артрозом суставные поверхности. Затем устанавливают металлические и пластиковые элементы искусственного сустава.



 Заболевание вызывает нарушение всех составляющих стопы – костей, связок, сухожилий и суставов – и приводит к серьезным проблемам с ходьбой.
Заболевание вызывает нарушение всех составляющих стопы – костей, связок, сухожилий и суставов – и приводит к серьезным проблемам с ходьбой. 0 по МКБ-10. Плоско-вальгусная деформация (плоская стопа) является приобретенной, сочетается с неврологическими симптомами и нарушенным метаболизмом соединительных тканей.
0 по МКБ-10. Плоско-вальгусная деформация (плоская стопа) является приобретенной, сочетается с неврологическими симптомами и нарушенным метаболизмом соединительных тканей.
 В трех процентах случаев диагноз неутешительный – врожденная плоско-вальгусная деформация. В будущем подросткам с таким заболеванием потребуется более сложное лечение, чем маленьким детям, поэтому при первых признаках болезни следует обратиться к врачу. Специалист поставит диагноз и выберет наиболее эффективную схему лечения.
В трех процентах случаев диагноз неутешительный – врожденная плоско-вальгусная деформация. В будущем подросткам с таким заболеванием потребуется более сложное лечение, чем маленьким детям, поэтому при первых признаках болезни следует обратиться к врачу. Специалист поставит диагноз и выберет наиболее эффективную схему лечения. Игнорирование лечения плоскостопия приводит к опасным нарушениям развития и функционирования опорно-двигательного аппарата.
Игнорирование лечения плоскостопия приводит к опасным нарушениям развития и функционирования опорно-двигательного аппарата.

 Ребенок ступает медленно, не полностью, старается опираться только на носочки.
Ребенок ступает медленно, не полностью, старается опираться только на носочки.
 Поэтому не отказывайтесь от терапии. В дальнейшем предотвратить развитие болезни может ортопедическая обувь, которую вы найдете в нашем каталоге.
Поэтому не отказывайтесь от терапии. В дальнейшем предотвратить развитие болезни может ортопедическая обувь, которую вы найдете в нашем каталоге.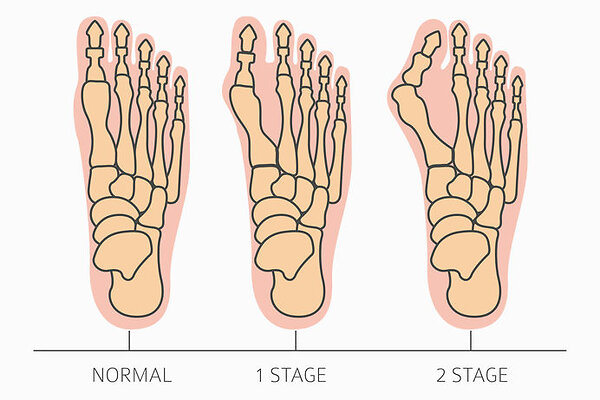
 Без него ЛФК может причинить боль. Особенно важно прогревать стопы.
Без него ЛФК может причинить боль. Особенно важно прогревать стопы.
 В тяжелых случаях назначается Кетонал, Ибупрофен для обезболивания кожных покровов.
В тяжелых случаях назначается Кетонал, Ибупрофен для обезболивания кожных покровов.

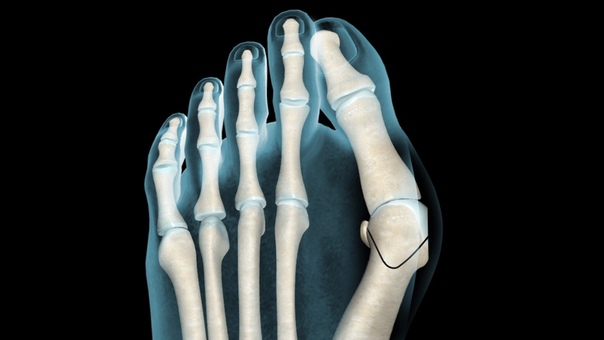 Также отказываемся от жирных сортов мяса, лука, сливочного масла, сливы, винограда, шоколада.
Также отказываемся от жирных сортов мяса, лука, сливочного масла, сливы, винограда, шоколада. Ступня не должна утопать в основании, потому что нагрузка не будет равномерной.
Ступня не должна утопать в основании, потому что нагрузка не будет равномерной. Голеностоп поддерживается за счет липучек, шнуровки, ремешков.
Голеностоп поддерживается за счет липучек, шнуровки, ремешков.
 2 Сгибательная деформация
2 Сгибательная деформация 1 Другие наследственные спинальные мышечные атрофии
1 Другие наследственные спинальные мышечные атрофии Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации
Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации 3
3 01
01 06
06 11
11 16
16 22
22 28
28 34
34 39
39 45
45 При тщательной медицинской диагностике можно не только узнать, где «затаилась» патология, но и выяснить ее особенности и причину появления.
При тщательной медицинской диагностике можно не только узнать, где «затаилась» патология, но и выяснить ее особенности и причину появления.
 Томограф определит место дислокации злокачественных клеток, размеры пораженного участка тканей и возможное метастазирование опухоли;
Томограф определит место дислокации злокачественных клеток, размеры пораженного участка тканей и возможное метастазирование опухоли; Если подобные исследования не выявили причины симптомов, то дополнительно проводят магнитную томографию мозга и позвоночника.
Если подобные исследования не выявили причины симптомов, то дополнительно проводят магнитную томографию мозга и позвоночника. Но даже невооруженным глазом видно, что многие из них занимаются спортом неправильно и наносят себе вред. Как избежать травмы?
Но даже невооруженным глазом видно, что многие из них занимаются спортом неправильно и наносят себе вред. Как избежать травмы?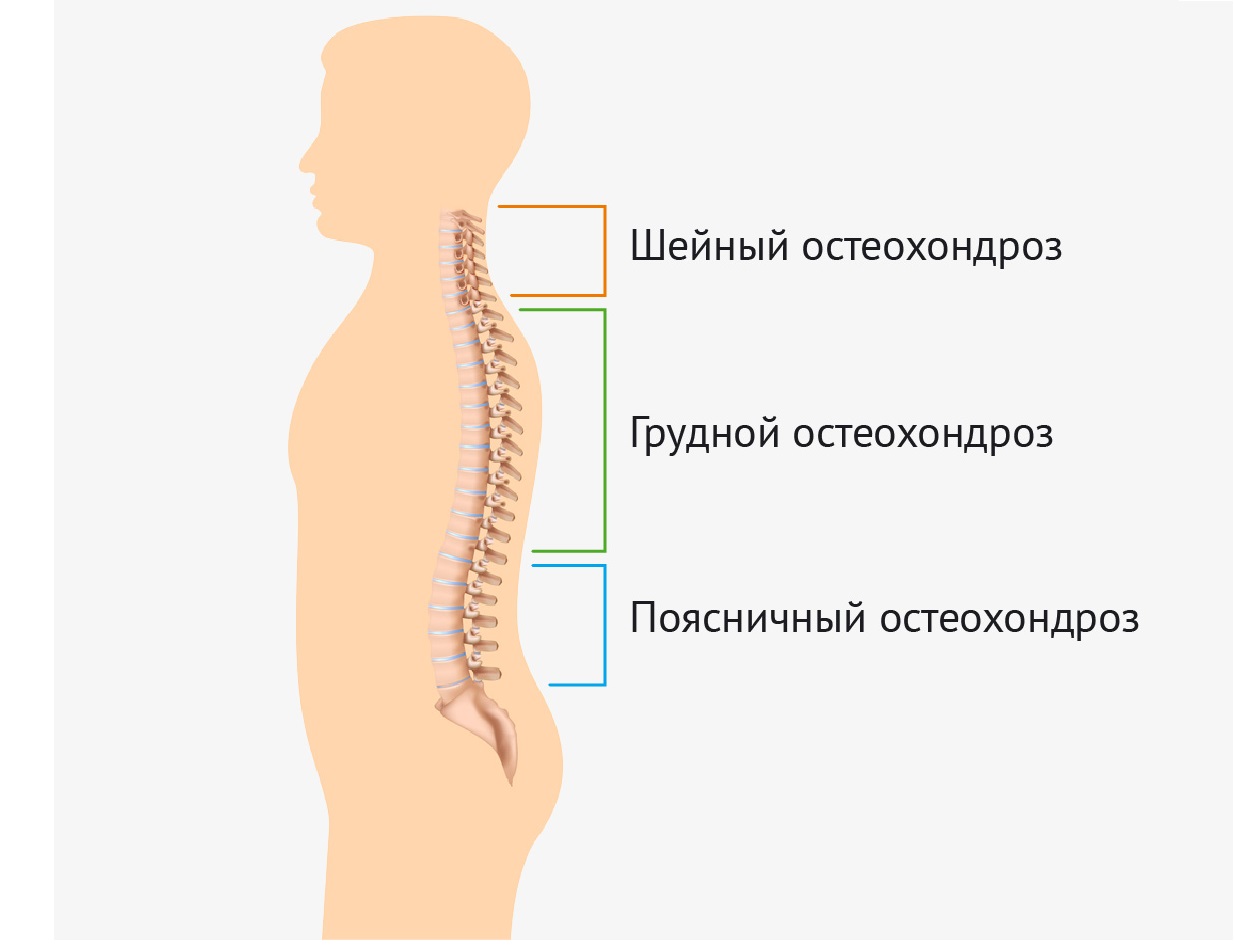 “Часто вижу крупных мужчин и женщин, бегающих в марафонках (соревновательные кроссовки с тонкой пяткой. – Прим. ред.), а то и вообще не в беговой обуви, к тому же по асфальту, – говорит Елена. – Это прямой путь к серьезной травме коленей. Во избежание неприятных последствий кроссовки надо выбирать с наиболее толстой и мягкой подошвой и по возможности не слишком сильно экономить на них. Желательно также подбирать кроссовки с правильной для каждого конкретного бегуна пронацией (пронация, или инверсия, стопы – это внутренний выворот стопы во время хождения или бега. – Прим. ред.) и просто удобные, под конкретную стопу. А бежать надо по гравиевой дорожке или, еще лучше, по тартану, лесной тропинке или траве. Особенно это касается бегунов с массой тела более 80 кг у мужчин и 60 кг у женщин. Больше скажу, в тренажерном зале, во время тренировок, я запрещаю бегать даже по автоматической беговой дорожке – по ней только спортивная ходьба. Дело в том, что беговая дорожка дает сильную отдачу при постановке стопы и ударная нагрузка на колени увеличивается”.
“Часто вижу крупных мужчин и женщин, бегающих в марафонках (соревновательные кроссовки с тонкой пяткой. – Прим. ред.), а то и вообще не в беговой обуви, к тому же по асфальту, – говорит Елена. – Это прямой путь к серьезной травме коленей. Во избежание неприятных последствий кроссовки надо выбирать с наиболее толстой и мягкой подошвой и по возможности не слишком сильно экономить на них. Желательно также подбирать кроссовки с правильной для каждого конкретного бегуна пронацией (пронация, или инверсия, стопы – это внутренний выворот стопы во время хождения или бега. – Прим. ред.) и просто удобные, под конкретную стопу. А бежать надо по гравиевой дорожке или, еще лучше, по тартану, лесной тропинке или траве. Особенно это касается бегунов с массой тела более 80 кг у мужчин и 60 кг у женщин. Больше скажу, в тренажерном зале, во время тренировок, я запрещаю бегать даже по автоматической беговой дорожке – по ней только спортивная ходьба. Дело в том, что беговая дорожка дает сильную отдачу при постановке стопы и ударная нагрузка на колени увеличивается”.
 Если у бегуна “отклячена” попа, это неправильно, уже не бег, а, как мы говорим на внутреннем сленге, “толкание тачки”.
Если у бегуна “отклячена” попа, это неправильно, уже не бег, а, как мы говорим на внутреннем сленге, “толкание тачки”. Затем стопа перекатывается на пятку, точнее, вес переносится на всю стопу, затем следует традиционный толчок. Надо заметить, что бег “на мысок” не для всех бегунов одинаково физиологичен – кому-то он дается легче, кому-то тяжелее. В любом случае начинать бегать “на мысок” необходимо в крайне медленном темпе
Затем стопа перекатывается на пятку, точнее, вес переносится на всю стопу, затем следует традиционный толчок. Надо заметить, что бег “на мысок” не для всех бегунов одинаково физиологичен – кому-то он дается легче, кому-то тяжелее. В любом случае начинать бегать “на мысок” необходимо в крайне медленном темпе Для начала хватит 30 раз.
Для начала хватит 30 раз. Теперь они точно знают, что заниматься спортом надо правильно. Не доводите до этого, учитесь всему заранее”.
Теперь они точно знают, что заниматься спортом надо правильно. Не доводите до этого, учитесь всему заранее”. Но этот процесс может нарушаться под влиянием различных заболеваний или патологий, которые становятся причиной постоянной «мерзлявости».
Но этот процесс может нарушаться под влиянием различных заболеваний или патологий, которые становятся причиной постоянной «мерзлявости».

 Ведь они элементарно не обеспечивают «печь» «дровами» — при отсутствии регулярных поступлений калорий организму неоткуда брать энергию.
Ведь они элементарно не обеспечивают «печь» «дровами» — при отсутствии регулярных поступлений калорий организму неоткуда брать энергию.
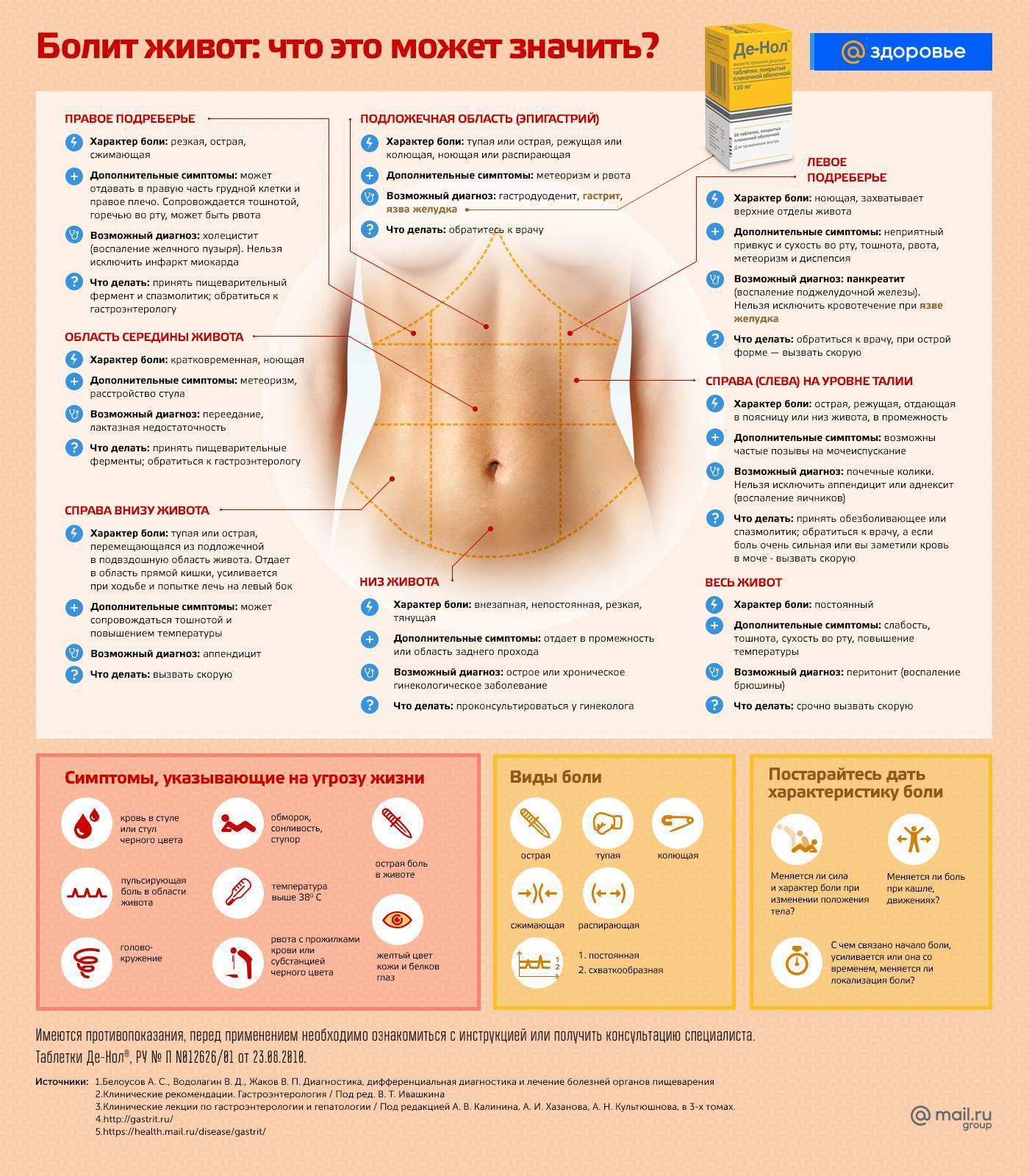


 Этот тип травмы мягких тканей обычно заживает в течение недели или двух, чтобы мышечные спазмы прекратились.
Этот тип травмы мягких тканей обычно заживает в течение недели или двух, чтобы мышечные спазмы прекратились.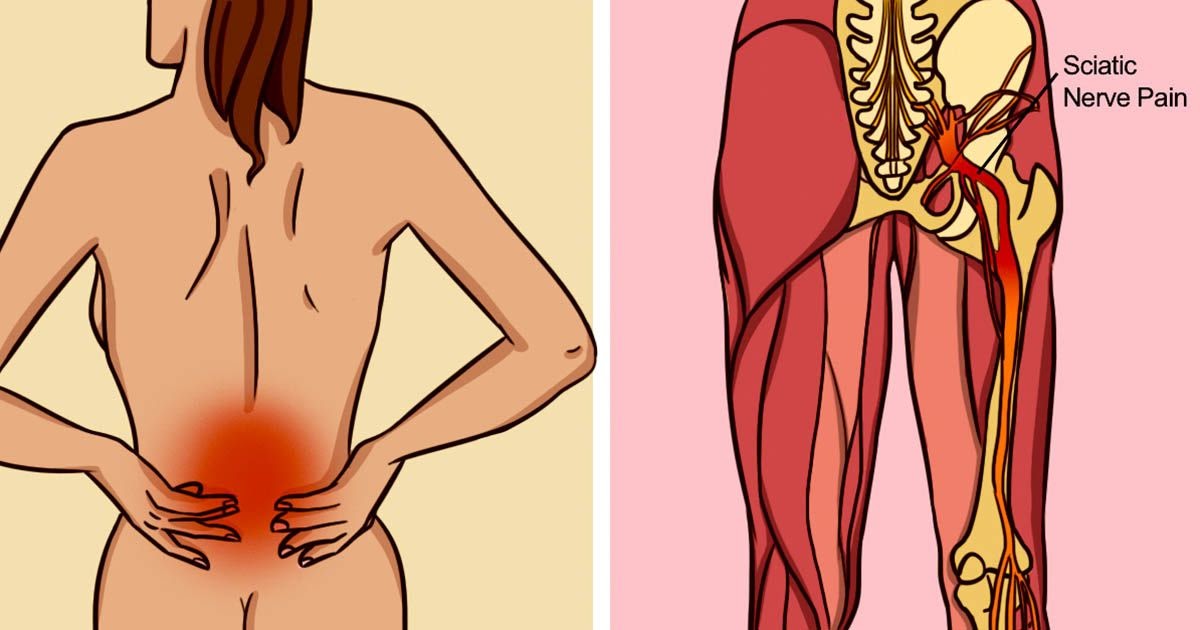 Некоторые эффективные методы лечения включают:
Некоторые эффективные методы лечения включают: Как правило, холодовая терапия помогает уменьшить местное воспаление, что, в свою очередь, способствует облегчению боли. Вы можете использовать коммерческий пакет со льдом или сделать его самостоятельно. Холодную терапию можно применять в течение 15 или 20 минут, затем дайте коже отдохнуть на пару часов перед следующим применением.
Как правило, холодовая терапия помогает уменьшить местное воспаление, что, в свою очередь, способствует облегчению боли. Вы можете использовать коммерческий пакет со льдом или сделать его самостоятельно. Холодную терапию можно применять в течение 15 или 20 минут, затем дайте коже отдохнуть на пару часов перед следующим применением. Также попробуйте сесть в наклонном кресле с откидной спинкой, поддерживая ноги и слегка согнув колени.
Также попробуйте сесть в наклонном кресле с откидной спинкой, поддерживая ноги и слегка согнув колени.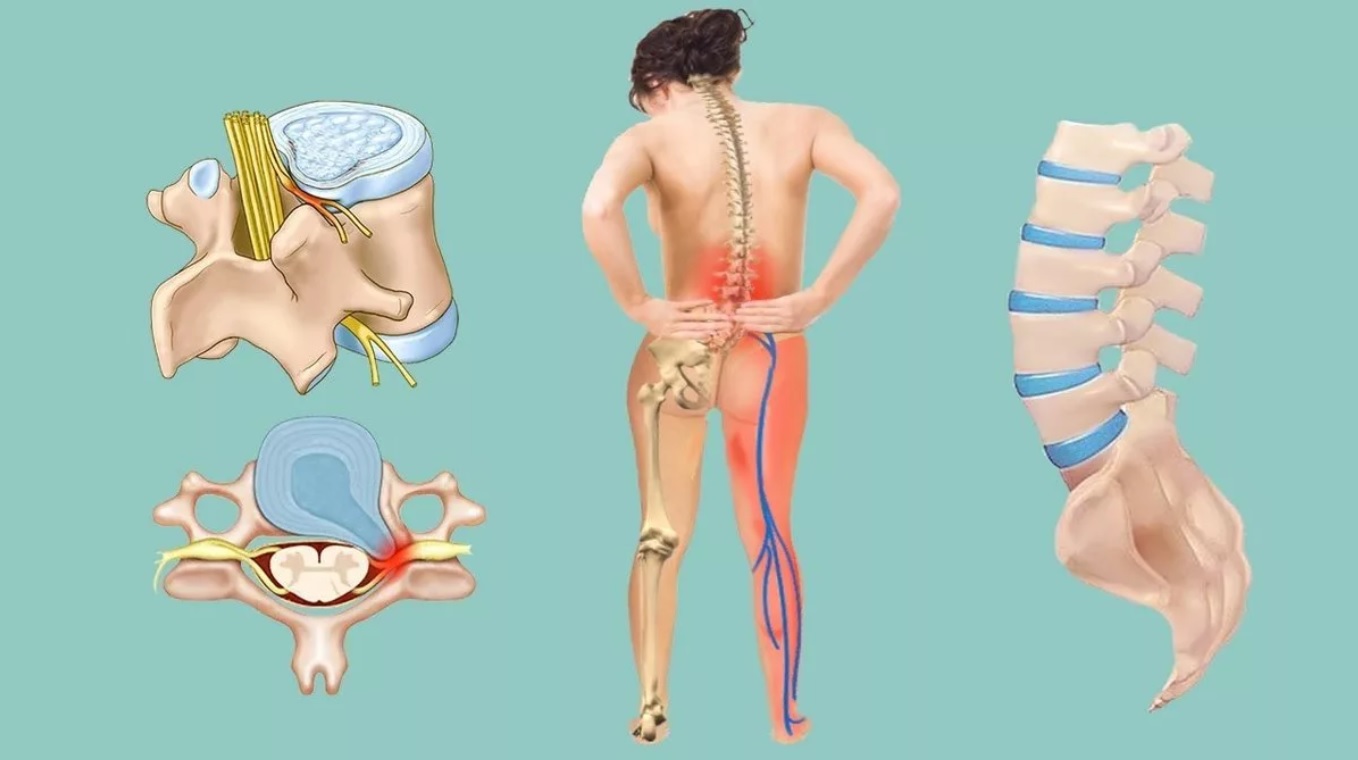 Некоторые побочные эффекты могут включать головокружение, сонливость, снижение времени реакции и другие. Запрещается управлять автомобилем под воздействием миорелаксантов.
Некоторые побочные эффекты могут включать головокружение, сонливость, снижение времени реакции и другие. Запрещается управлять автомобилем под воздействием миорелаксантов.
 Это происходит, когда тело становится холодным и начинает терять тепло быстрее, чем оно может выделять тепло.
Это происходит, когда тело становится холодным и начинает терять тепло быстрее, чем оно может выделять тепло.
 Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
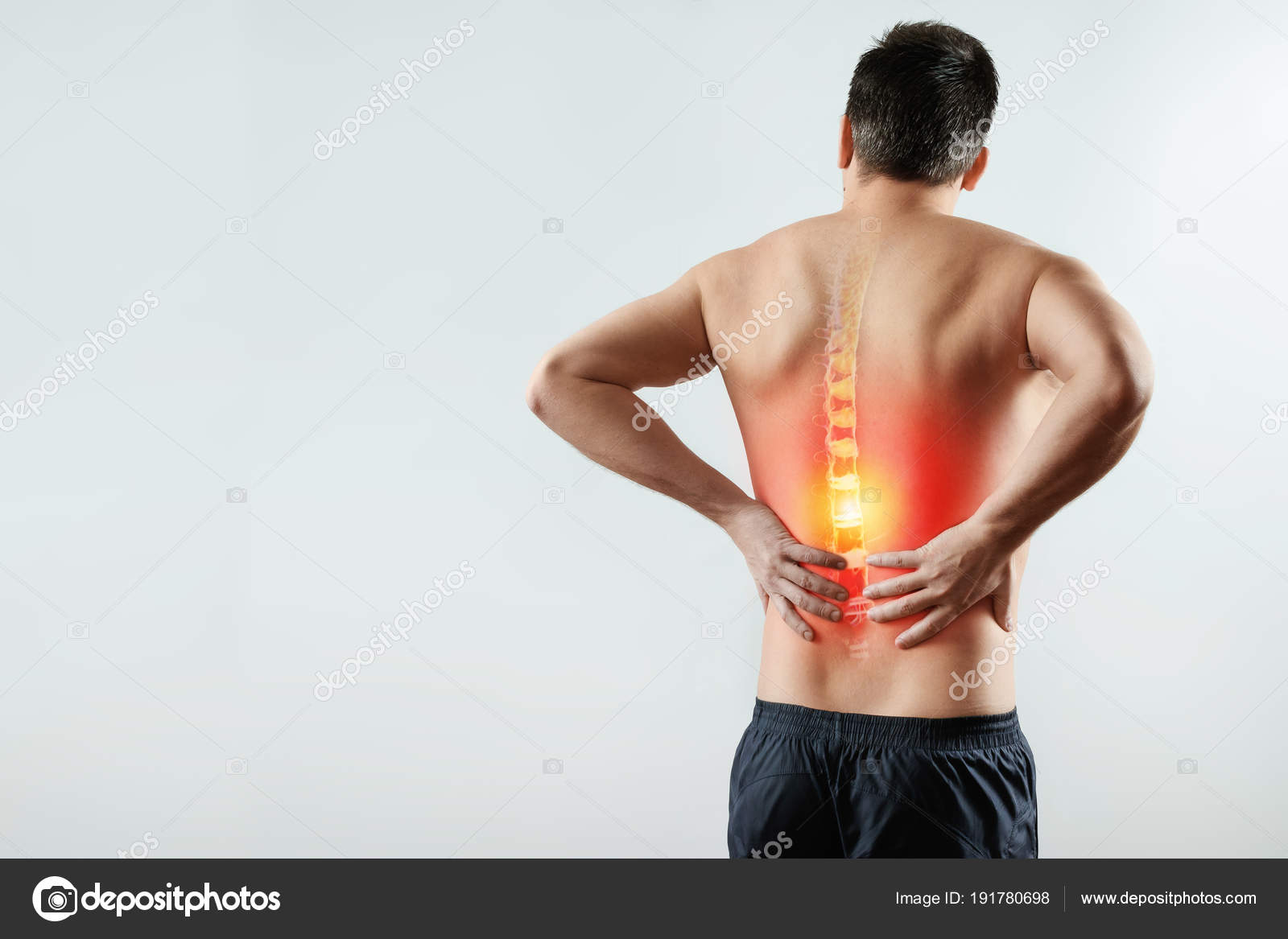 Позже они могут посинеть.
Позже они могут посинеть.

 При искривлениях позвоночника в патологический процесс вовлекаются грудная клетка и таз.
При искривлениях позвоночника в патологический процесс вовлекаются грудная клетка и таз. Все позвонки образуют позвоночный столб – основной опорный «стержень» туловища.
Все позвонки образуют позвоночный столб – основной опорный «стержень» туловища.
 Правильное похудение — это сочетание физических упражнений и правильного питания.
Правильное похудение — это сочетание физических упражнений и правильного питания.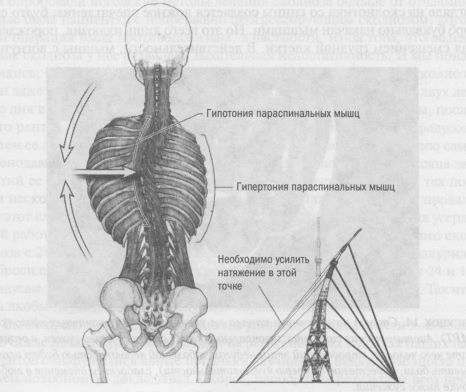
 Грудная клетка напоминает тогда меха гармони или баяна, где верх растянут, а низ – сомкнут. Перекрутите меха баяна винтом – и сходство будет полным.
Грудная клетка напоминает тогда меха гармони или баяна, где верх растянут, а низ – сомкнут. Перекрутите меха баяна винтом – и сходство будет полным.
 И не факт, что она поможет – слишком сильна инерция привычки к неправильной позе.
И не факт, что она поможет – слишком сильна инерция привычки к неправильной позе.




 При 2 степени сколиоза горб отчетливо виден при наклоне вперед, а в положении стоя он менее заметен.
При 2 степени сколиоза горб отчетливо виден при наклоне вперед, а в положении стоя он менее заметен. Сначала сделайте подготовительной упражнение.
Сначала сделайте подготовительной упражнение.
 Поэтому так важно заниматься профилактикой.
Поэтому так важно заниматься профилактикой. Боль в спине ограничивает ежедневные удовольствия и влияет на стиль жизни. Она может быть мучительной, но, так или иначе, проходит со временем.
Боль в спине ограничивает ежедневные удовольствия и влияет на стиль жизни. Она может быть мучительной, но, так или иначе, проходит со временем. д.
д. После того, как боль успокаивается, выполнение упражнений держится только на энтузиазме, и, когда появляется улучшение, о них забывают.
После того, как боль успокаивается, выполнение упражнений держится только на энтузиазме, и, когда появляется улучшение, о них забывают.

 Он может выглядеть прямым, но давление на позвонки и межпозвоночные диски будет неравномерным.
Он может выглядеть прямым, но давление на позвонки и межпозвоночные диски будет неравномерным.


 Для облегчения этого приема массажист захватывает соответствующее плечо, то поднимая, то опуская его.
Для облегчения этого приема массажист захватывает соответствующее плечо, то поднимая, то опуская его.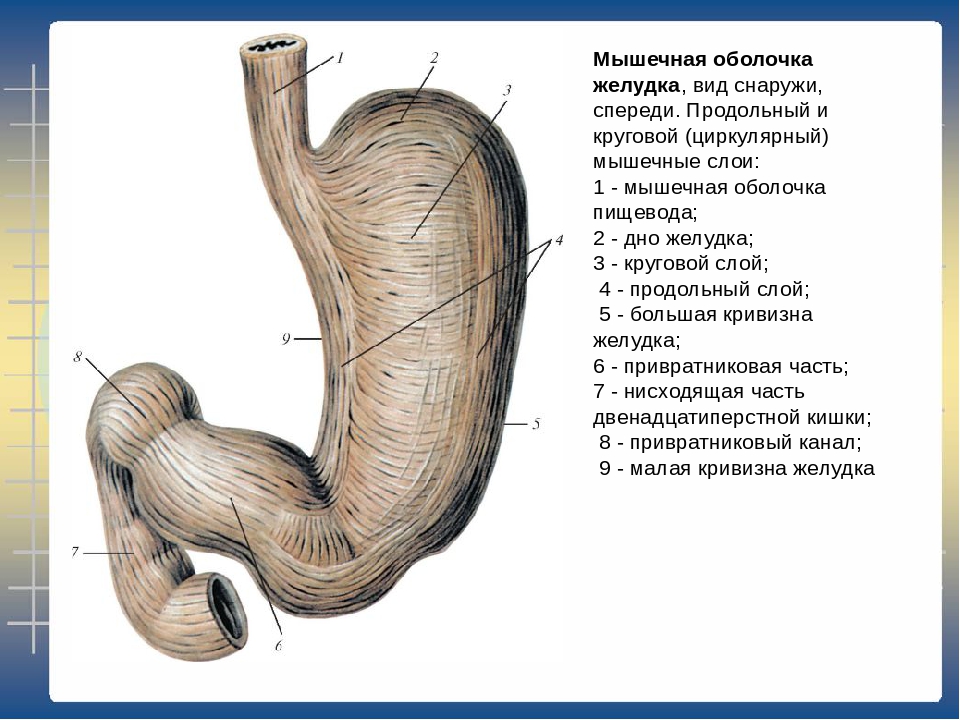
 Для большего воздействия ногу на стороне поясничной вогнутости немного приподнимают.
Для большего воздействия ногу на стороне поясничной вогнутости немного приподнимают. Пассивная коррекция сочетается с укрепляющим массажем мышц, покрывающих реберный выступ, и грудной мышцы.
Пассивная коррекция сочетается с укрепляющим массажем мышц, покрывающих реберный выступ, и грудной мышцы.




 При гипоксии мозга увеличивается риск развития ишемического инсульта с парализацией тела человека.
При гипоксии мозга увеличивается риск развития ишемического инсульта с парализацией тела человека.

 Они называются спинномозговые нервы. Каждый такой нерв постепенно разветвляется и следует в определённую область тела с чётко обозначенными границами. Такая область называется зоной сегментарной иннервации. Каждый позвонок, диск, нерв и зона имеют нумерацию, строго соответствующую друг другу. Если нерв подвергнется воздействию, то симптомы проявятся в зоне сегментарной иннервации, соответствующей данному нерву, а ни где попало — в произвольном месте.
Они называются спинномозговые нервы. Каждый такой нерв постепенно разветвляется и следует в определённую область тела с чётко обозначенными границами. Такая область называется зоной сегментарной иннервации. Каждый позвонок, диск, нерв и зона имеют нумерацию, строго соответствующую друг другу. Если нерв подвергнется воздействию, то симптомы проявятся в зоне сегментарной иннервации, соответствующей данному нерву, а ни где попало — в произвольном месте.
 Обязательно — слабость трицепса.
Обязательно — слабость трицепса. Нарушения сна, частые бессонницы. Храп — последствие напряжения мышц шеи. Ощущение, что не выспался. Трудно передвигаться, особенно с утра. Нарушена координация движений — отражается на походке. Общая слабость, разбитость. Раздражительность. Быстрая утомляемость.
Нарушения сна, частые бессонницы. Храп — последствие напряжения мышц шеи. Ощущение, что не выспался. Трудно передвигаться, особенно с утра. Нарушена координация движений — отражается на походке. Общая слабость, разбитость. Раздражительность. Быстрая утомляемость. Большинство людей в такие моменты справедливо считают, что врач просто не может разобраться в том, что происходит и пытается завуалировать свою некомпетентность в тумане этих «волшебных слов».
Большинство людей в такие моменты справедливо считают, что врач просто не может разобраться в том, что происходит и пытается завуалировать свою некомпетентность в тумане этих «волшебных слов».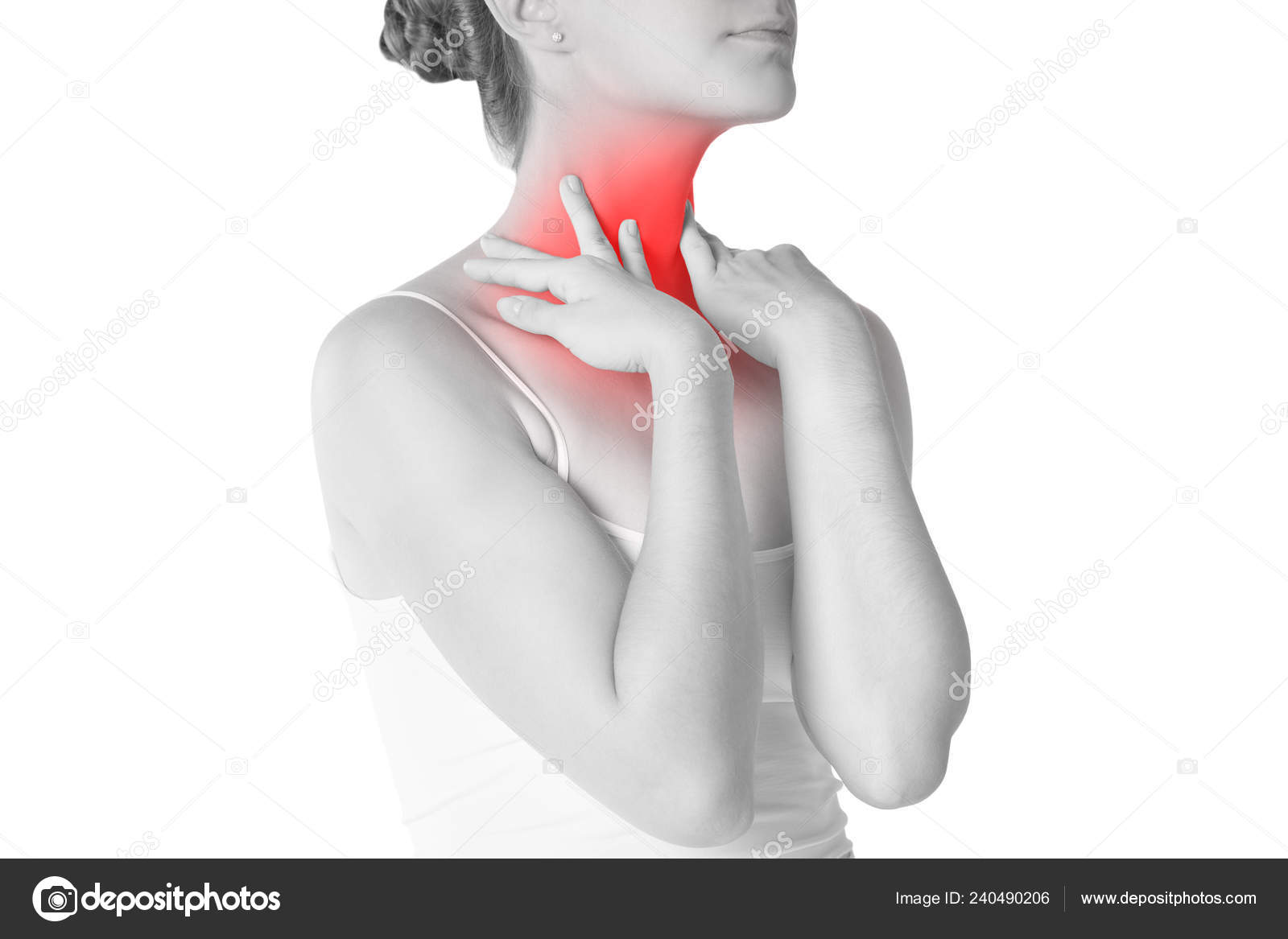 Это позволяет максимально точно поставить диагноз и сформировать эффективную программу индивидуального лечения.
Это позволяет максимально точно поставить диагноз и сформировать эффективную программу индивидуального лечения. Она как антибиотик при воспалении лёгких — без неё не обойтись. Остальные виды — массаж, медикаменты, физио и ЛФК — являются вспомогательными.
Она как антибиотик при воспалении лёгких — без неё не обойтись. Остальные виды — массаж, медикаменты, физио и ЛФК — являются вспомогательными.
 Горло при этом сдавливается, становится трудно глотать и не хватает воздуха. Это связано с тем, что когда мы нервничаем, напрягаются все мышцы — в том числе и горло. Обычно в таком случае “комок” проходит, когда наступает спокойствие. Если количество стресса в вашей жизни слишком велико и ощущение комка в горле не даёт спокойно жить, то лучше обратиться к психотерапевту. Только врач обязательно должен сначала исключить все другие возможные причины этого ощущения — а их немало.
Горло при этом сдавливается, становится трудно глотать и не хватает воздуха. Это связано с тем, что когда мы нервничаем, напрягаются все мышцы — в том числе и горло. Обычно в таком случае “комок” проходит, когда наступает спокойствие. Если количество стресса в вашей жизни слишком велико и ощущение комка в горле не даёт спокойно жить, то лучше обратиться к психотерапевту. Только врач обязательно должен сначала исключить все другие возможные причины этого ощущения — а их немало. Исход этого заболевания предсказать крайне сложно, но важно как можно раньше начать лечение у онколога.
Исход этого заболевания предсказать крайне сложно, но важно как можно раньше начать лечение у онколога.
 Этот специалист уже должен выяснить истинную причину таких неприятных ощущений и, если потребуется, выдать направление к другим врачам (ЛОРу, гастроэнтерологу, эндокринологу и другим).
Этот специалист уже должен выяснить истинную причину таких неприятных ощущений и, если потребуется, выдать направление к другим врачам (ЛОРу, гастроэнтерологу, эндокринологу и другим).

 В этом заключается суть третьего этапа диагностики.
В этом заключается суть третьего этапа диагностики.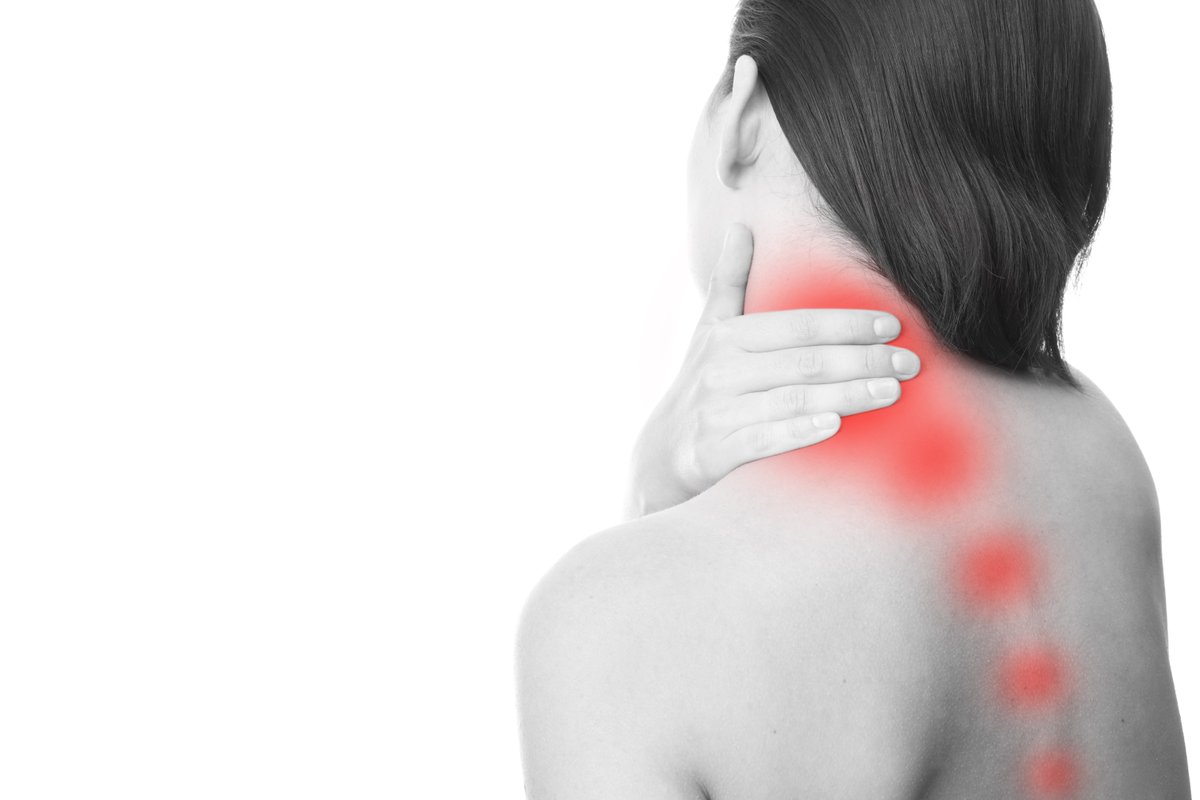 Использование только обезболивающих мазей или кремов, таблеток снимет острую боль, и такие действия не решают проблему в целом. Боль- сигнал неблагополучия в позвоночнике, и необходимо сразу среагировать на предупреждение, чтобы избежать осложнений и негативных последствий.
Использование только обезболивающих мазей или кремов, таблеток снимет острую боль, и такие действия не решают проблему в целом. Боль- сигнал неблагополучия в позвоночнике, и необходимо сразу среагировать на предупреждение, чтобы избежать осложнений и негативных последствий.
 При наличии болей в горле при остеохондрозе обычно применяют:
При наличии болей в горле при остеохондрозе обычно применяют:
 Длительность лечебного курса устанавливается в индивидуальном порядке;
Длительность лечебного курса устанавливается в индивидуальном порядке;
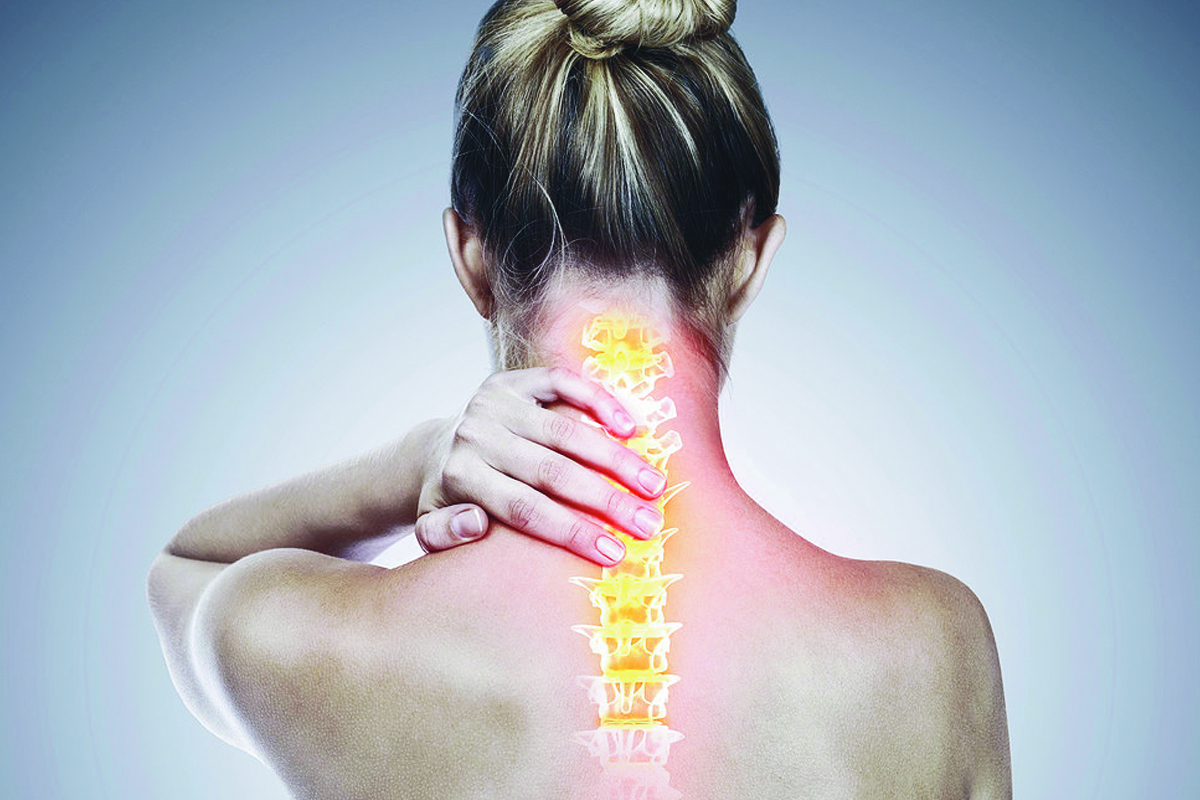
 Полученную смесь настаивают на протяжении двух часов. По прошествии указанного времени средство нужно процедить. Полученной лечебной смесью пропитывают марлю, которую в дальнейшем прикладывают к шее;
Полученную смесь настаивают на протяжении двух часов. По прошествии указанного времени средство нужно процедить. Полученной лечебной смесью пропитывают марлю, которую в дальнейшем прикладывают к шее; Болезнь сопровождается изжогой, ощущением комка в горле, а в тяжелых случаях — затрудненным глотанием, охриплостью и болью в горле. Для подтверждения диагноза необходимо обратиться к гастроэнтерологу.
Болезнь сопровождается изжогой, ощущением комка в горле, а в тяжелых случаях — затрудненным глотанием, охриплостью и болью в горле. Для подтверждения диагноза необходимо обратиться к гастроэнтерологу.
 Шея ограничивается в движении, что часто сопровождается ее хрустом при поворотах.
Шея ограничивается в движении, что часто сопровождается ее хрустом при поворотах. Часто боль в груди может носить опоясывающий характер, что передается на межреберное пространство. Начинают появляться боли в районе печени, желудка. Часто нарушается мочеиспускательная и половая функция.
Часто боль в груди может носить опоясывающий характер, что передается на межреберное пространство. Начинают появляться боли в районе печени, желудка. Часто нарушается мочеиспускательная и половая функция. Преимущественно используются в лечении остеохондроза медикаменты, ортопедические и физиотерапевтические методы. Назначаются массажи, разные диеты, а также природное оздоровление.
Преимущественно используются в лечении остеохондроза медикаменты, ортопедические и физиотерапевтические методы. Назначаются массажи, разные диеты, а также природное оздоровление. Боковой рентген шеи показал единичный массивный шейный остеофитный комплекс на уровне пятого и шестого шейных позвонков (). В течение последних 10 лет он неоднократно лечился антибиотиками от боли в горле, одинофагии и легкой дисфагии, но не обследовался на предмет этих заболеваний. Теперь его направили на осмотр ЛОР. Он не курил, не было похудания, изменения голоса или одышки.
Боковой рентген шеи показал единичный массивный шейный остеофитный комплекс на уровне пятого и шестого шейных позвонков (). В течение последних 10 лет он неоднократно лечился антибиотиками от боли в горле, одинофагии и легкой дисфагии, но не обследовался на предмет этих заболеваний. Теперь его направили на осмотр ЛОР. Он не курил, не было похудания, изменения голоса или одышки.
 Также может иметь место местное воспаление или связанный с ним мышечный спазм, 5 , и в этом случае может быть достаточно консервативного лечения с помощью мягкой диеты, противовоспалительных препаратов и антибиотиков. 6 Операция может быть лучшим вариантом для хорошо питающегося пациента с тяжелыми обструктивными симптомами и может проводиться перорально или трансцервикально.Пероральный доступ сопряжен с более высоким теоретическим риском инфекции глубокого шейного отдела позвоночника и остеомиелита шейного отдела позвоночника, поскольку требуется фаринготомия. Трансцервикальный доступ может быть заднебоковым или переднебоковым. При заднебоковом доступе содержимое каротидного влагалища отводится кпереди вместе с гортань и глоткой. Это обеспечивает широкий доступ к превертебральному пространству, но требует большей ретракции каротидного влагалища и несет гораздо более высокий риск повреждения симпатической цепи. 7 При переднебоковом доступе содержимое каротидного влагалища отводится назад.
Также может иметь место местное воспаление или связанный с ним мышечный спазм, 5 , и в этом случае может быть достаточно консервативного лечения с помощью мягкой диеты, противовоспалительных препаратов и антибиотиков. 6 Операция может быть лучшим вариантом для хорошо питающегося пациента с тяжелыми обструктивными симптомами и может проводиться перорально или трансцервикально.Пероральный доступ сопряжен с более высоким теоретическим риском инфекции глубокого шейного отдела позвоночника и остеомиелита шейного отдела позвоночника, поскольку требуется фаринготомия. Трансцервикальный доступ может быть заднебоковым или переднебоковым. При заднебоковом доступе содержимое каротидного влагалища отводится кпереди вместе с гортань и глоткой. Это обеспечивает широкий доступ к превертебральному пространству, но требует большей ретракции каротидного влагалища и несет гораздо более высокий риск повреждения симпатической цепи. 7 При переднебоковом доступе содержимое каротидного влагалища отводится назад. Особая осторожность необходима для сохранения возвратного гортанного нерва, повреждение которого может привести к временному или постоянному изменению голоса. 7 Любой метод может быть осложнен кровотечением из кожно-глоточного свища, перфорацией пищевода, обструкцией дыхательных путей из-за отека глотки, преходящей аспирацией и травмой блуждающего нерва, спинного добавочного и подъязычного нервов. При осторожной технике следует полностью избежать вторичной нестабильности шейного отдела позвоночника, ведущей к неврологическим повреждениям.
Особая осторожность необходима для сохранения возвратного гортанного нерва, повреждение которого может привести к временному или постоянному изменению голоса. 7 Любой метод может быть осложнен кровотечением из кожно-глоточного свища, перфорацией пищевода, обструкцией дыхательных путей из-за отека глотки, преходящей аспирацией и травмой блуждающего нерва, спинного добавочного и подъязычного нервов. При осторожной технике следует полностью избежать вторичной нестабильности шейного отдела позвоночника, ведущей к неврологическим повреждениям. Симптомы шейного спондилеза с миелопатией включают:
Симптомы шейного спондилеза с миелопатией включают: Но в большинстве случаев это не прогрессивно. Операция требуется только в редких случаях. Цель операции – устранить источник давления на спинной мозг и нервы. Операция может также включать добавление стабилизации в виде имплантатов или сращения позвонков. Но операция рассматривается только при серьезной потере функции. Например, это можно рассмотреть, если у вас прогрессирующая потеря чувствительности и функции рук, ног, ступней или пальцев. Любой тип компрессии спинного мозга может привести к необратимой функциональной инвалидности.
Но в большинстве случаев это не прогрессивно. Операция требуется только в редких случаях. Цель операции – устранить источник давления на спинной мозг и нервы. Операция может также включать добавление стабилизации в виде имплантатов или сращения позвонков. Но операция рассматривается только при серьезной потере функции. Например, это можно рассмотреть, если у вас прогрессирующая потеря чувствительности и функции рук, ног, ступней или пальцев. Любой тип компрессии спинного мозга может привести к необратимой функциональной инвалидности. При ламинэктомии удаляются задние части шейных позвонков – пластинка и остистые отростки. При ламинопластике позвонок остается на месте, но с одной стороны отсекается. Обе процедуры снимают давление на спинной мозг или нервы.
При ламинэктомии удаляются задние части шейных позвонков – пластинка и остистые отростки. При ламинопластике позвонок остается на месте, но с одной стороны отсекается. Обе процедуры снимают давление на спинной мозг или нервы. Чтобы разобраться, как работает этот механизм, следует тщательно изучить каждый из этих элементов, его структурные особенности и роль в подвижности нижних конечностей.
Чтобы разобраться, как работает этот механизм, следует тщательно изучить каждый из этих элементов, его структурные особенности и роль в подвижности нижних конечностей.
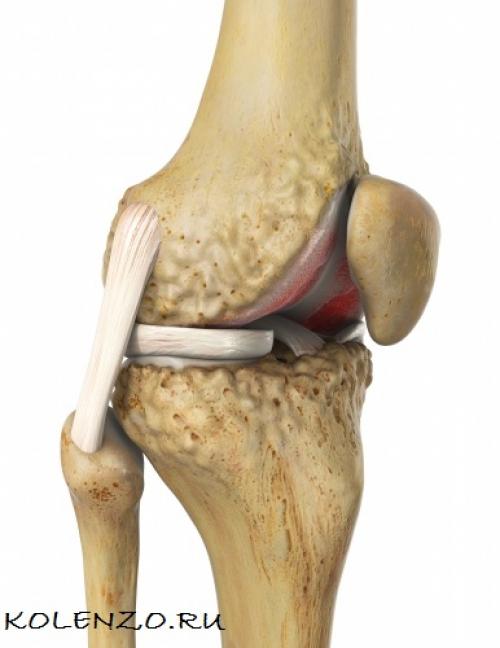 Подобная анатомическая особенность защищает подвижных непосед от серьёзных травм: в период активного ползания и частых падений эластичные хрящики препятствуют повреждению костей, однако, риск перелома коленной чашечки при этом существенно снижается.
Подобная анатомическая особенность защищает подвижных непосед от серьёзных травм: в период активного ползания и частых падений эластичные хрящики препятствуют повреждению костей, однако, риск перелома коленной чашечки при этом существенно снижается.



 Почти каждый ребенок хоть раз в жизни падал и разбивал коленку, но в случае, если падение будет более серьезным, ребенок может получить травму коленного сустава.
Почти каждый ребенок хоть раз в жизни падал и разбивал коленку, но в случае, если падение будет более серьезным, ребенок может получить травму коленного сустава.
 При этом делается два или больше небольших разреза по 5 мм каждый: через один разрез в полость сустава вводится оптика, другие предназначены для введения эндоскопических инструментов. Артроскопия проводится при постоянном токе жидкости (0,9% раствор NaCl – жидкость, инертная для человеческого организма), что позволяет провести полноценную санацию сустава – промывание от крови, сгустков, фрагментов поврежденной синовиальной оболочки.
При этом делается два или больше небольших разреза по 5 мм каждый: через один разрез в полость сустава вводится оптика, другие предназначены для введения эндоскопических инструментов. Артроскопия проводится при постоянном токе жидкости (0,9% раствор NaCl – жидкость, инертная для человеческого организма), что позволяет провести полноценную санацию сустава – промывание от крови, сгустков, фрагментов поврежденной синовиальной оболочки.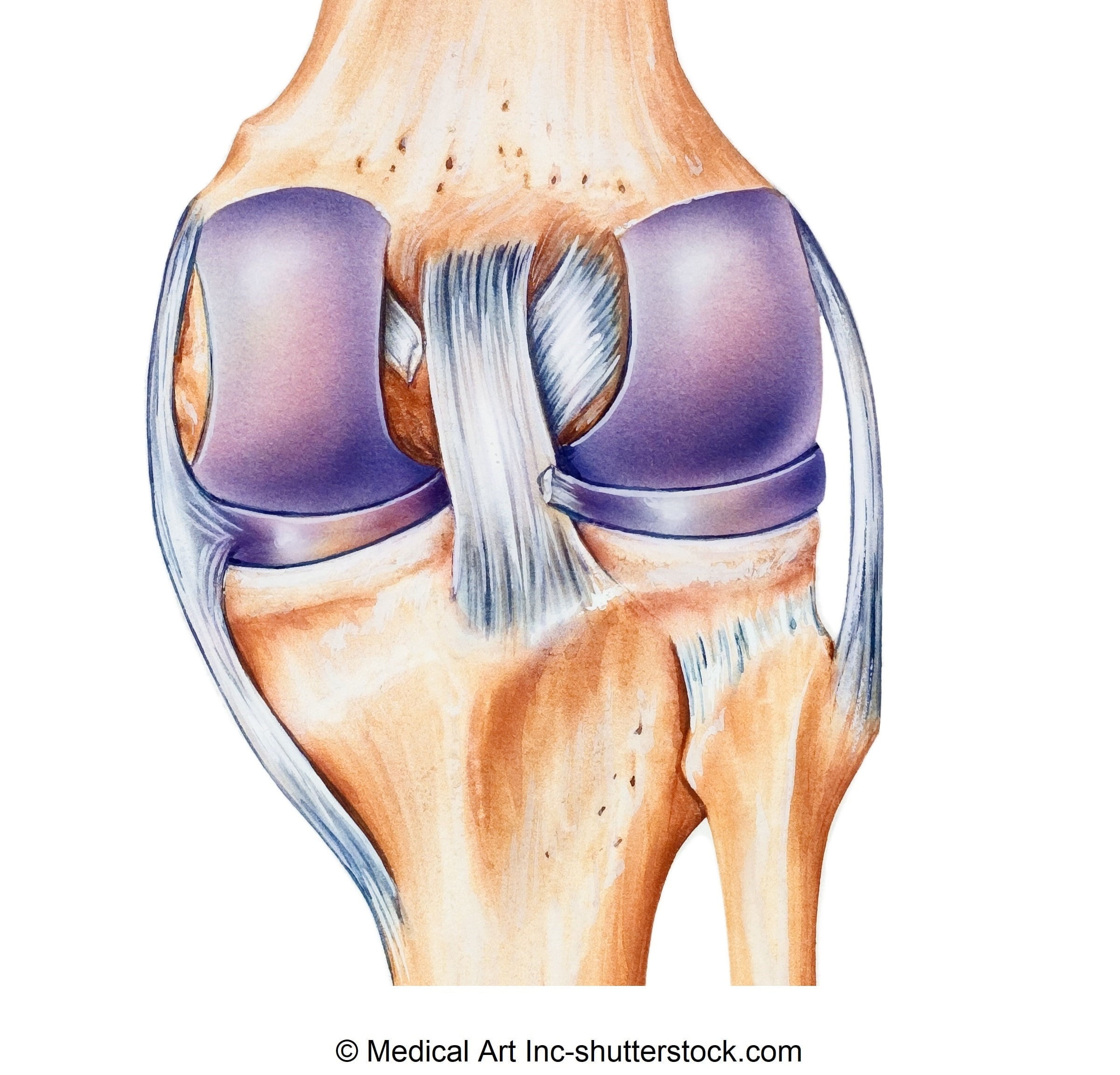 Если у вас появилось подозрение, что ребенок повредил сустав – колено, локоть, … – срочно обратитесь в Центр для консультации.
Если у вас появилось подозрение, что ребенок повредил сустав – колено, локоть, … – срочно обратитесь в Центр для консультации. Само по себе это не является патологией, но большие физические нагрузки таким детям противопоказаны и часто приводят к дегенеративным заболеваниям коленного сустава. Такие дети очень привлекательны для тренеров, особенно гимнастики, фигурного катания: особенности их соединительной ткани в спорте высоких достижений становится преимуществом. Однако, несмотря на то, что такие дети действительно могут делать успехи, нужно относиться к физическим нагрузкам с большой осторожностью: излишняя нагрузка может спровоцировать дегенеративное заболевание суставов. Так, одно из заболеваний, которое грозит детям с гипермобильностью суставов – рассекающий остеохондрит. К счастью, детский организм обладает высокими регенеративными возможностями и при грамотном и своевременном лечении возможно полностью вылечить начинающееся опасное заболевание.
Само по себе это не является патологией, но большие физические нагрузки таким детям противопоказаны и часто приводят к дегенеративным заболеваниям коленного сустава. Такие дети очень привлекательны для тренеров, особенно гимнастики, фигурного катания: особенности их соединительной ткани в спорте высоких достижений становится преимуществом. Однако, несмотря на то, что такие дети действительно могут делать успехи, нужно относиться к физическим нагрузкам с большой осторожностью: излишняя нагрузка может спровоцировать дегенеративное заболевание суставов. Так, одно из заболеваний, которое грозит детям с гипермобильностью суставов – рассекающий остеохондрит. К счастью, детский организм обладает высокими регенеративными возможностями и при грамотном и своевременном лечении возможно полностью вылечить начинающееся опасное заболевание.

 Малоберцовая кость не участвует в формировании коленного сочленения и по сути своей не несет никакой функциональной нагрузки, за счет чего, ее зачастую используют для реконструкции других костных элементов в организме.
Малоберцовая кость не участвует в формировании коленного сочленения и по сути своей не несет никакой функциональной нагрузки, за счет чего, ее зачастую используют для реконструкции других костных элементов в организме.

 При движении сустава слышен хруст, если пациент пытается максимально согнуть конечность, появляется резкая боль.Выявляется ограниченность амплитуды в движении сустава, начинает выявляться деформация. Синовиты возникают часто, беспокоят более длительно, протекают с большим скоплением жидкости в суставе.
При движении сустава слышен хруст, если пациент пытается максимально согнуть конечность, появляется резкая боль.Выявляется ограниченность амплитуды в движении сустава, начинает выявляться деформация. Синовиты возникают часто, беспокоят более длительно, протекают с большим скоплением жидкости в суставе.
 Они начинают высыхать, терять свою гладкую фактуру, обнаруживаются трещинки, из-за чего нарушается скольжение суставных поверхностей, они начинают цепляться друг об друга, увеличивая деффекты на поверхности. Гиалиновый хрящ дистрофируется теряя амортизационную функцию из-за постоянных микротравм.
Они начинают высыхать, терять свою гладкую фактуру, обнаруживаются трещинки, из-за чего нарушается скольжение суставных поверхностей, они начинают цепляться друг об друга, увеличивая деффекты на поверхности. Гиалиновый хрящ дистрофируется теряя амортизационную функцию из-за постоянных микротравм.
 В следствие усиления трения, прогрессивно нарастает дегенерация коленного сустава, что приводит к третьей стадии гонартроза.
В следствие усиления трения, прогрессивно нарастает дегенерация коленного сустава, что приводит к третьей стадии гонартроза.

 Можно для профилактики использовать специальные ортопедические стельки или ортезы.
Можно для профилактики использовать специальные ортопедические стельки или ортезы.
 При остеоартрозе в первую очередь поражается суставной хрящ. Как известно, сустав образован суставными поверхностями костей, покрытыми хрящевой тканью. При различных движениях хрящ выполняет роль амортизатора, уменьшая давление на сочленяющиеся поверхности костей и обеспечивая их плавное скольжение друг относительно друга. Хрящ состоит из волокон соединительной ткани, рыхло расположенных в матрице. Матрица – это желеподобная субстанция, образованная специальными соединениями – гликозамингликанами. За счет матрицы осуществляется питание хряща и восстановление поврежденных волокон. Подобное строение делает хрящ похожим на губку – в спокойном состоянии он впитывает жидкость, а при нагрузке выдавливает ее в суставную полость, обеспечивая как бы “смазку” сустава.
При остеоартрозе в первую очередь поражается суставной хрящ. Как известно, сустав образован суставными поверхностями костей, покрытыми хрящевой тканью. При различных движениях хрящ выполняет роль амортизатора, уменьшая давление на сочленяющиеся поверхности костей и обеспечивая их плавное скольжение друг относительно друга. Хрящ состоит из волокон соединительной ткани, рыхло расположенных в матрице. Матрица – это желеподобная субстанция, образованная специальными соединениями – гликозамингликанами. За счет матрицы осуществляется питание хряща и восстановление поврежденных волокон. Подобное строение делает хрящ похожим на губку – в спокойном состоянии он впитывает жидкость, а при нагрузке выдавливает ее в суставную полость, обеспечивая как бы “смазку” сустава.
 Остеоартроз развивается при нарушении равновесия между образованием нового строительного материала для восстановления ткани хряща и разрушением. Возникает своего рода, менее ценная структура хряща, способная впитывать меньшие объемы воды. Хрящ становится более сухим, ломким, и в ответ на нагрузку его волокна легко расщепляются. По мере прогрессирования артроза, слой хряща, покрывающий суставные поверхности, становится все тоньше, вплоть до полного разрушения.
Остеоартроз развивается при нарушении равновесия между образованием нового строительного материала для восстановления ткани хряща и разрушением. Возникает своего рода, менее ценная структура хряща, способная впитывать меньшие объемы воды. Хрящ становится более сухим, ломким, и в ответ на нагрузку его волокна легко расщепляются. По мере прогрессирования артроза, слой хряща, покрывающий суставные поверхности, становится все тоньше, вплоть до полного разрушения.
 Имеет значение ряд факторов, так или иначе ослабляющих хрящ, вредное воздействие которых на протяжении жизни суммируется и в итоге приводит к развитию артроза. Начало заболевания в этой ситуации можно охарактеризовать как неблагоприятное стечение обстоятельств, причем у каждого человека эти обстоятельства различны. Тем не менее можно выделить ряд факторов, наличие которых повышает риск развития артроза.
Имеет значение ряд факторов, так или иначе ослабляющих хрящ, вредное воздействие которых на протяжении жизни суммируется и в итоге приводит к развитию артроза. Начало заболевания в этой ситуации можно охарактеризовать как неблагоприятное стечение обстоятельств, причем у каждого человека эти обстоятельства различны. Тем не менее можно выделить ряд факторов, наличие которых повышает риск развития артроза.

 д.
д.
 Воспалительная боль достаточно выраженная, усиливается при любых движениях в суставе, а так же возникает в покое во 2-ой половине ночи. При воспалении окружающих сустав тканей (сухожилий, сумок), боль усиливается при выполнении определенных движений, имеются болезненные точки в области сустава, характерны “стартовые” боли (после периода покоя трудно начинать движение). При правильным лечении воспаление в суставе или окружающих тканях удается купировать, что сопровождается стиханием болевого синдрома, исчезновением ночных болей, улучшением подвижности сустава.
Воспалительная боль достаточно выраженная, усиливается при любых движениях в суставе, а так же возникает в покое во 2-ой половине ночи. При воспалении окружающих сустав тканей (сухожилий, сумок), боль усиливается при выполнении определенных движений, имеются болезненные точки в области сустава, характерны “стартовые” боли (после периода покоя трудно начинать движение). При правильным лечении воспаление в суставе или окружающих тканях удается купировать, что сопровождается стиханием болевого синдрома, исчезновением ночных болей, улучшением подвижности сустава.