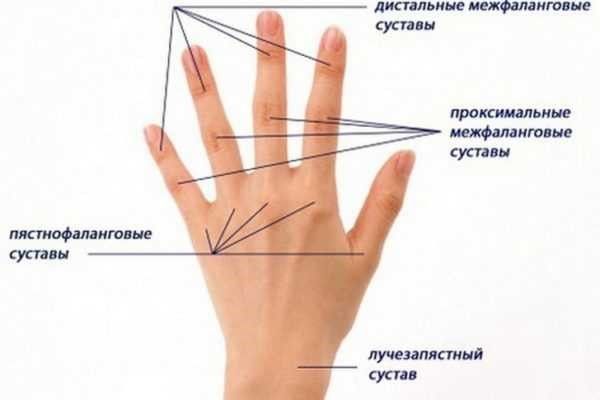
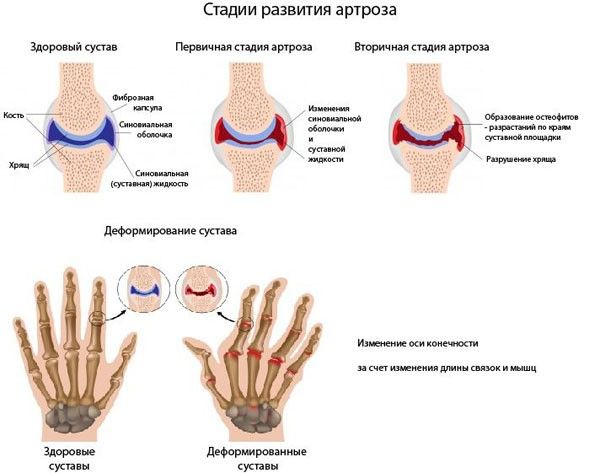
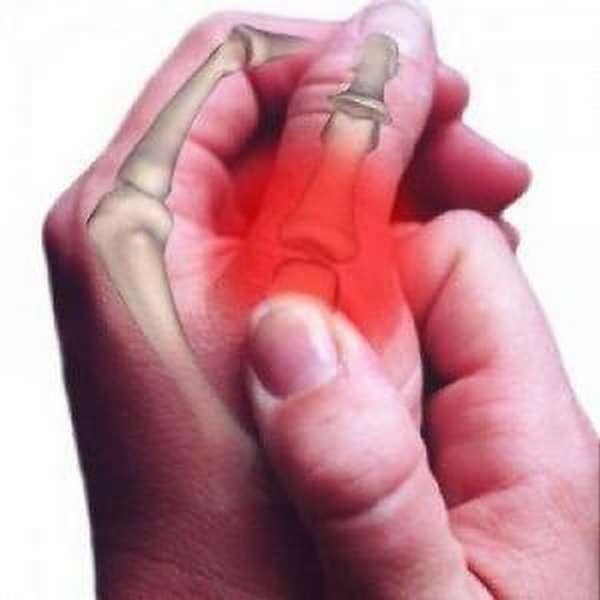
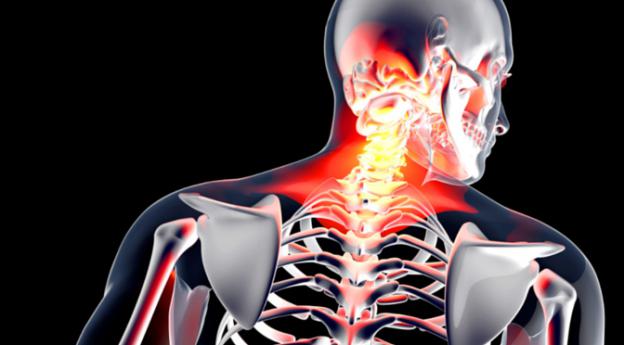
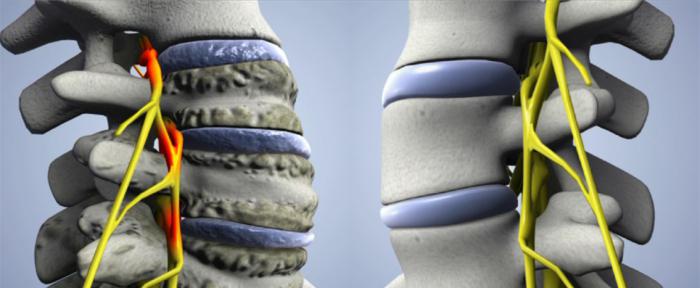
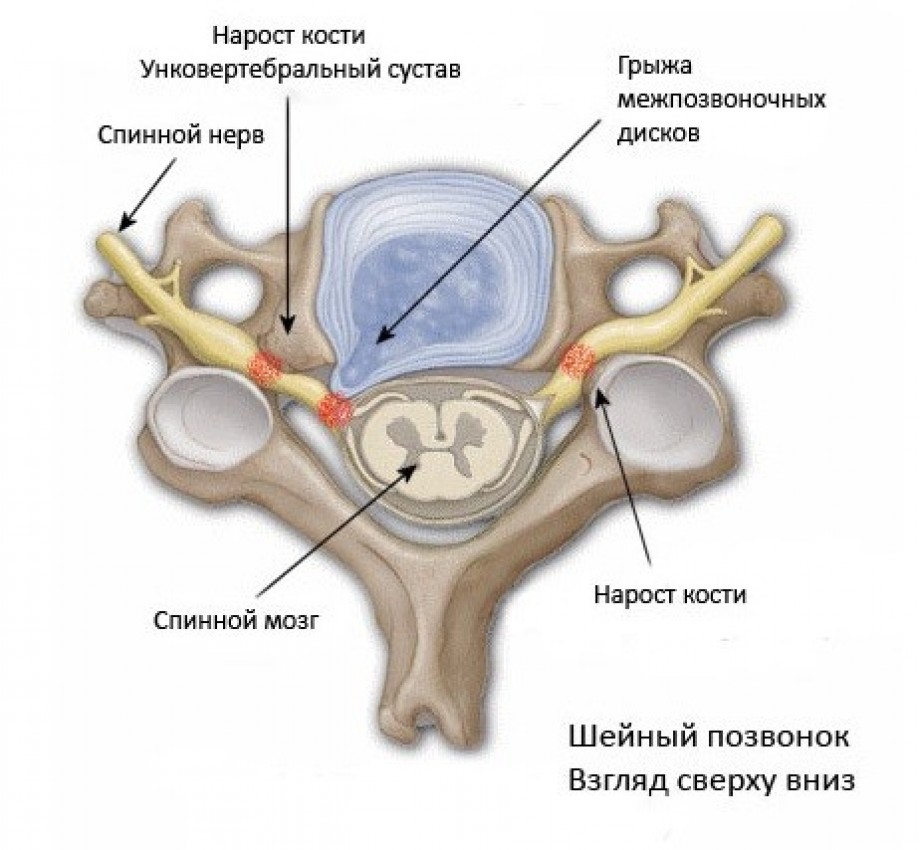
Перцовый пластырь при артрозе: Перцовый пластырь при артрозе коленного сустава
Перцовый пластырь при артрозе коленного сустава
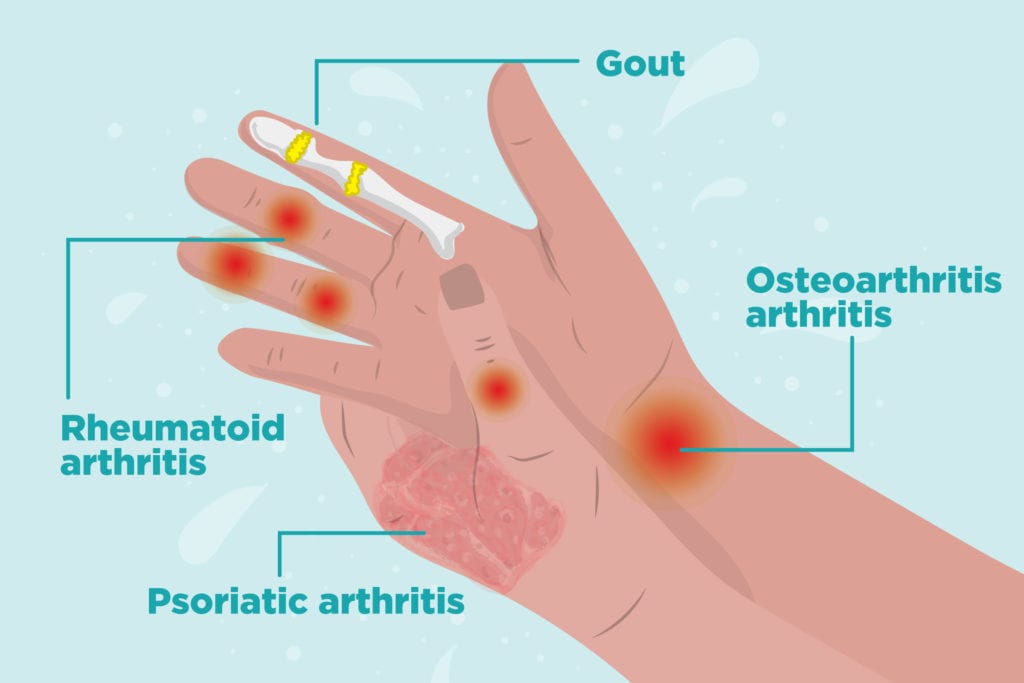
Кто лечит артроз, тот знает, что вспомогательная терапия просто необходима для успешной борьбы с болезнью.
На помощь всегда приходит народная медицина. Но что делать, если прием трав для вас невозможен по ряду причин? Отличный выход – перцовые пластыри.
Они не оказывают влияния на работу желудочно-кишечного тракта, не создают аллергических реакций (за исключением индивидуальной непереносимости). К тому же они не пачкают одежду и ими можно с легкостью пользоваться в любое время суток. С клейкими полосками можно принимать ванну.
Они просты в использовании, доступны и очень эффективны при избавлении от артроза.
Рассмотрим самые распространенные из них:
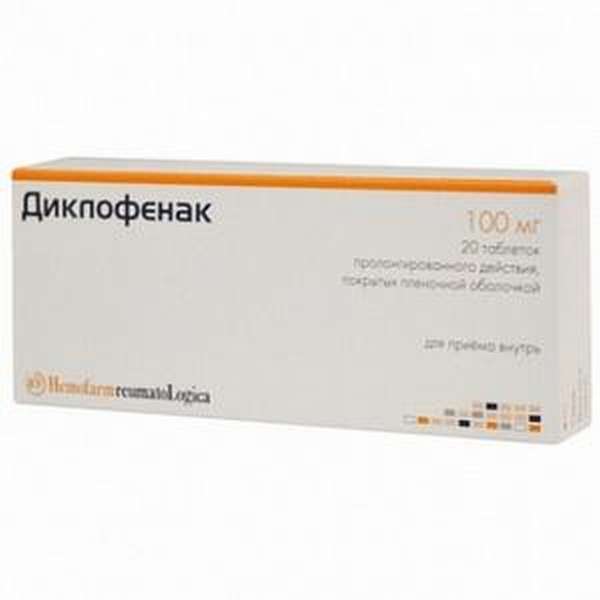
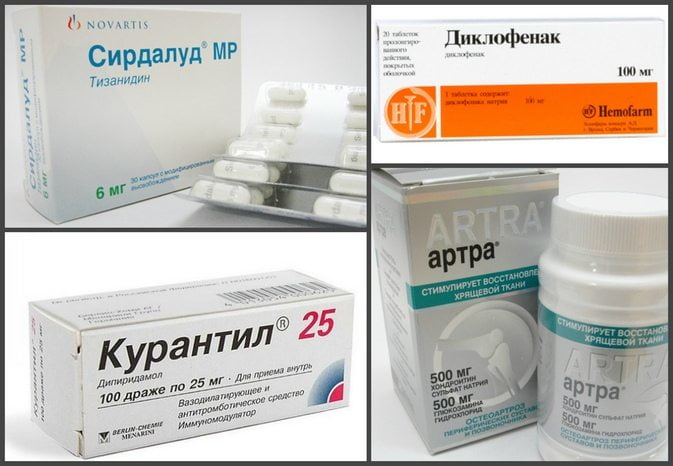
| Противовоспалительные | Например, Вольтарен пластырь, который содержит нестероидный противовоспалительный препарат Диклофенак. Такие клейкие ленты быстро снимают воспаление. Рекомендованы при артрозе. |
| Анестетики. Обезболивающие | Воздействуют на нервные окончания, непосредственно в месте использования. За счет этого быстро снимают болевой синдром при артрозе. Заменяют уколы. Пример – Версатис. Содержит Ледокаин, который блокирует передачу нервных импульсов. |
| Согревающие | Расслабляют мышцы и расширяют кровеносные сосуды. За счет этого улучшается кровообращение, и уменьшается боль. Перцовые пластыри российского и китайского производства. |
| Охлаждающие | Для быстрого снятия отека при травмах, вывихах и растяжениях. Купируют боль. |
| Нанопластырь | Современные, изготовленные по нанотехнологиям наклейки, доносят микрочастицы лекарственных препаратов непосредственно к больным клеткам. Нанопласт Форте |
| Ортопедические | Тейпы или пластыри для фиксации сустава. Облегчают движения. Необходимо правильно делать тейпирование… |
Наибольшей популярностью пользуются перцовые пластыри. В их лечебном слое кроме экстракта стручкового перца содержится: экстракт белладонны, настойка арники, вазелиновое масло, сосновая канифоль…
Действие его построено на раздражении рецепторов кожи, усилении кровотока в местах наложения пластин.
Может вызвать сильное покраснение, вплоть до ожога.
Китайские и корейские лечебные пластины
— Синьи 003.
Содержит исключительно натуральные компоненты — пчелиный воск, момордику кохинхинскую, экстракт плакучей ивы, босвелии и мирры.
— Магнитный «Мяо Чжен».
Двойное действие от магнитного поля и лечебного слоя трав. Быстрое проникновение к очагу воспаления. Содержит рог буйвола, китайский горец многоцветный, духо, жусян…
— Тигровый.
В составе более 30 трав, масел и лекарственных компонентов. Мускус, аконит дикий, дудник даурский, корень имбиря, цветы гвоздики, мирра…и др.
Общие рекомендации по применению:
- Наклеивать пластины на чистую, обезжиренную, сухую кожу без повреждений и аллергических сыпей.
- Держать на теле не менее 18 часов, т.к. вещества из лечебного слоя высвобождаются и действуют постепенно, но не более 48 часов, или согласно инструкции.
- Полоски перцового пластыря можно нарезать и приклеивать точечно.
- После использования смазать кожу маслом или кремом.
- Не наклеивать на родинки и бородавки.
- При очень сильном жжении или начале аллергической реакции пластины необходимо отклеить.
- Не рекомендуется такое лечение детям и беременным женщинам.
Перцовый пластырь при артрозе
ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:
ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу – НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>Пластыри, помогающие при болях в мышцах и суставах: разновидности, описание, состав и применение
Человеческое тело — сложная биосистема, в которой каждый орган и часть тела выполняют свою функцию.
От здорового состояния суставов зависит подвижность и гибкость корпуса и конечностей, возможность выполнять спортивные упражнения, изящество походки и вообще все движения, связанные с передвижением тела в пространстве.
Разрушительные процессы в суставных тканях видоизменяют их, делая хрупкими и не приспособленными к ежедневным нагрузкам.
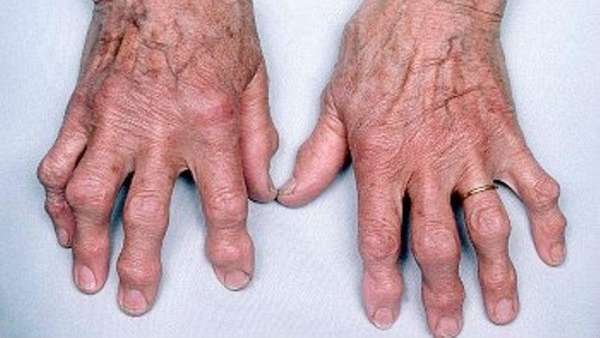
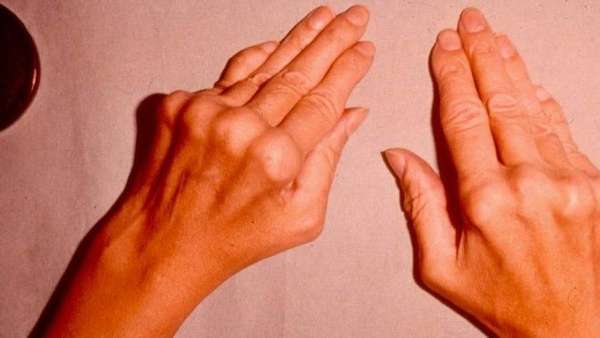
Таким заболеванием является артроз. У больных возникают боли и хруст в коленях, сигнализирующие о дистрофических изменениях в коленных суставах.
Пластырь при артрозе коленного сустава оказывает эффективную помощь и на начальных, и на последних стадиях болезни. Применяется он в комплексе с другими традиционными методами.
Микротравмы мышечных волокон, спазмы и гипертонус мышц провоцируют боль, и могут даже ограничить движения человека. Самым эффективным методом миалгии на сегодняшний день является локальное тепловое действие на болевую зону. Для этого используются разогревающие настойки, гели и мази.
Но наиболее просты в употреблении специальные пластыри, которые достаточно быстро и эффективно помогают избавиться от спазма, снять отечность и устранить болевой синдром.
Их действие обеспечивается за счет содержащихся в пластырях лекарственных веществ, которые мягко проникают в ткани и прогревают глубокие слои.
Кинезиопластыри (kinesis – движение) прекрасно сочетаются с базовой терапией заболеваний, при которых болят мышцы. Их можно использовать при следующих состояниях и болезнях:
- отеках мягких тканей;
- люмбалгии;
- растяжении;
- ушибах;
- артрозах;
- артритах.
Уменьшая сроки выздоровления, пластыри к тому же не имеют побочных воздействий на желудочно-кишечный тракт. Это выгодно их отличает от анальгетиков, спазмолитиков и нестероидных противовоспалительных препаратов.
Перцовый пластырь
Этот самый известный и распространенный пластырь применяется в основном при болях в спине. В его состав входит:
- экстракт стручкового перца;
- настойка арника;
- экстракт белладонны;
- натуральный каучук;
- сосновая канифоль;
- ланолин;
- вазелин.
После приклеивания перцового пластыря к проблемной зоне создается согревающий эффект. Однако лечение с его помощью может быть ограничено, поскольку при неправильном применении основной компонент сильно раздражает кожные покровы. Именно поэтому перцовый лейкопластырь нельзя использовать при кожных заболеваниях.
Это самый экологичный лейкопластырь, действие которого основано на отражении выработанного организмом тепла и накоплении его в проблемной области. Действующих веществ он не содержит, поэтому не имеет противопоказаний. Крепится лейкопластырь не на кожу, а на нижнее белье.
Пластыри с НПВС
Лечебные лейкопластыри, в состав которых входят нестероидные противовоспалительные средства, применяются при следующих состояниях и заболеваниях:
- ушибах и растяжениях;
- дегенеративно-дистрофических болезнях позвоночника;
- ишиас и люмбаго;
- радикулите;
- артрозах и артрите.
Они обладают обезболивающими и противовоспалительными свойствами и применяются в острый период заболевания.
Вольтарен
Пластырь на основе диклофенака имеет много преимуществ:
- Широкий круг показаний. Его можно применять при болях в мышцах после растяжений, травм, ушибов и перенапряжений. Он отлично поможет при дегенеративных и воспалительных заболеваниях позвоночника и при болях в суставах. Снимет отечность и воспаление суставов и мягких тканей после травм или при ревматических заболеваниях.
- Длительный обезболивающий эффект. За счет длительного процесса высвобождения лекарственного вещества, обезболивающий эффект продолжается в течение 24 часов.
- Легкость аппликации. Быстро наклеивается на болезненную область и не требует повторного нанесения.
- Возможность применения с подросткового возраста (с 15 лет).
- Удобство применения. Пластырь удобно и быстро приклеивается, поэтому использовать его можно в любой ситуации. Он не оставляет следов на одежде. А за счет телесного цвета практически незаметен.
Выпускается Вольтарен в разных видах упаковки. Можно купить сразу 5 пластырей или приобрести экономичный вариант – упаковку из двух штук. Поскольку у пластыря линейки Вольтарен имеются противопоказания, перед его применением необходимо ознакомиться с инструкцией.
Кетотоп
Активным веществом пластыря является противовоспалительное и обезболивающее средство кетопрофен. Дополнительно в его состав входит:
- полиизобутилен;
- камедь гидрогенизированная диклопентадиеновая
- пропиленгликоля монолаурат;
- акриловый клеевой раствор.
Кетотон удобен в использовании, имеет минимальное число побочных эффектов, быстро и точечно действует. Он не содержит красящих компонентов, поэтому не имеет сильного запаха и не оставляет пятен на одежде.
Продолжительность лечения и длительность ношения пластыря Кетотоп в каждом отдельном случае индивидуальна. При болях чаще всего курс лечения составляет неделю. Менять пластырь необходимо два раза в день. Однако перед применением следует проконсультироваться с врачом.
Пластыри-анестетики
Это обезболивающие лейкопластыри, в состав которых входят блокирующие нервные поверхностные рецепторы вещества. Используются в качестве заменителей блокады при сильных болях в мышцах и суставах.
Версатис
Основным действующим веществом данного местного обезболивающего препарата является лидокаин. С его помощью проведение нервного импульса по чувствительным нервам блокируется, за счет чего оказывается анестезирующее действие.
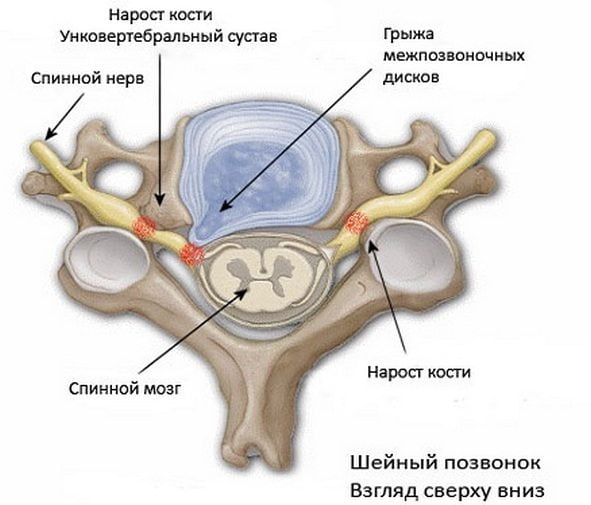
Показания к применению:
- грыжа;
- остеохондроз;
- опухолевое сдавливание спинномозговых корешков;
- невралгия;
- миозит;
- постгерпетическая невралгия.
Эффективность Версатиса зависит от глубины локализации патологического процесса и индивидуального порога чувствительности.
Пластырь наклеивается на болезненный участок и фиксируется на 12 часов. Одновременно можно приклеивать до трех пластырей. Между лечениями должен быть перерыв в 12 часов. Продолжительность лечения зависит от тяжести патологии. Более пяти дней препарат использовать не рекомендуется.
Китайские пластыри для суставов являются эффективным средством при самых различных заболеваниях. Их действие основано на медленном проникновении лечебных средств в глубокие слои кожи. Под воздействием температуры кожи препарат нагревается, и полезные вещества начинают воздействовать на пораженный участок, успокаивая боль и снимая воспаление.
Синьи 003


Пластырь состоит из натуральных компонентов и является безопасной альтернативой химическим препаратам. В его состав входит:
- момордика кохинхинская;
- ветки ивы плакучей;
- мирра;
- босвелия;
- пчелиный воск.
Синьи 003 используется при болях, связанных с травмами, послеоперационными болями в суставах, гематомах, плечелопаточных периартритах, хронических заболеваниях сухожилий, отеках мягких тканей. Их можно использовать для профилактики и лечения бурситов, пяточной шпоры, поясничного и шейного остеохондроза.
Перед накладыванием пластырной пластинки болезненное место рекомендуется немного помассировать легкими движениями. Время применения 18-36 часов.
Синьи 003 противопоказан при гнойных воспалениях тканей и суставов и индивидуальной непереносимости.
Разработанный южно-корейским ханьфоном препарат соединяет метод наружного лечения китайской медицины с лечением магнитного поля. Благодаря последнему, лекарственные препараты быстро впитываются в болезненное место и устраняют боль, рассасывают воспаление, изгоняют ревматизм и простуду.
В состав пластин «Мяочжен» входит:
- магнит;
- Цзяньхуан;
- Рог буйвола;
- Сычуанский многоцветный горец;
- Духо;
- жюсян;
- туюань.
Применяется при болях в мышцах и суставах, травмах, ушибах, переломах, травматических отеках мягких тканей, воспалении седалищного нерва, онемении конечностей, ревматическом артрите. На проблемное место «Мяочжен» наносится на 48–72 часа. Для полного курса лечения хватит от 4 до 8 пластырных пластин. Противопоказан при беременности и лактации.
Тигровый пластырь
Тигровые пластырные пластины изготовлены на базе новаторских технологий с применением более 35 видов лекарственных растений. Наиболее эффективным компонентом является горчевка, обладающая выраженным обезболивающим эффектом. Кроме нее в состав изделия входят лекарственные масла, витамины, камфора, ментол и другие полезные вещества.
Тигровый пластырь снимает воспаление и отеки, повышает локальное кровообращение. Но самое главное – он устраняет боли при артрозе, артрите, остеохондрозе и посттравматические боли.


Тигровые пластырные пластины помогут при онемении, судорогах и параличе.
Их действие заключается в том, что компоненты согреваются, повышая кровообращение, напитывая нервы и восстанавливая чувствительность.
Время воздействия изделия – 11 часов. В первые минуты при контакте с кожей может быть явное жжение или незначительное покалывание. Это означает, что лекарственные компоненты начали действовать. Через небольшой промежуток времени неприятные ощущения должны пройти. Курс лечения составляет не более трех недель.
Изделие используется при мышечных и суставных болях, применяется при возникновении синяков и ушибов. В состав пластыря входят наночастицы, которые быстро проникают в очаг боли и гасят ее. Лечебные компоненты изделия:
- черные муравьи;
- магнит;
- прополис;
- сафлор;
- папайя;
- анжелика;
- имбирь;
- Ху Юань;
- розовая радиола;
- борнеол;
- ферромагнитные наночастицы.
На пораженном участке пластырную пластину можно держать до 4 дней. Перед применением больную часть тела необходимо хорошо вымыть и тщательно высушить.
Применение пластыря противопоказано при беременности, аллергических реакциях и на открытых ранах.
Нанопластыри
Выполненные на основе биодобавок данные виды пластырей изготавливаются с применением нанотехнологий. В медицине такая технология появилась совсем недавно и применяется в следующих случаях:
- Для осуществления бескровных и бесшовных операций.
- Для доставки лекарств при помощи наночастиц непосредственно в очаг болезни.
- Для диагностики, с использованием наноэлектронных роботов и датчиков.
С помощью наночастиц лекарство направляется строго в место поражения, не распыляясь там, где оно может нанести вред.
Нанопласт форте
На полимерную основу изделия нанесены измельченные до «наноразмеров» биоактивные вещества растительного происхождения. Поскольку производство нанопластыря китайское, то и все добавки родом из нетрадиционной китайской медицины. Через кожу биоактивные компоненты «самовсасываются» в нанокомплексы и проникают только в больной участок, не трогая здоровее ткани.
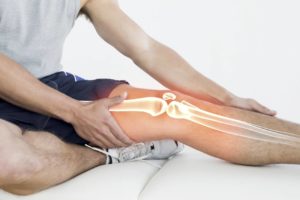


Пластырь поможет снять боль при травмах и заболеваниях коленного сустава
Виды пластыря для колена



Пластырь от боли
В аптеках и специализированных магазинах можно найти следующие виды:
- Противовоспалительные.
- Ортопедические.
- Согревающие.
- Обезболивающие.
Важно подобрать пластырь правильно, чтобы не усугубить состояние больного.
В аптечной сети пациентам с проблемами суставов провизоры могут порекомендовать целый арсенал действенных пластырей на колено, и у каждого образца будут свои преимущества. Прежде чем начинать лечение, поинтересуйтесь, какое действие оказывает лейкопластырь.
Среди самых распространенных вариантов пластырей можно выделить основные типы:
- Противовоспалительные. Такие пластыри применяют в качестве обезболивающего и противовоспалительного средства. Входящие в его состав нестероидные лекарства легко проникают через ткани и уже через 20 – 30 минут после наложения успокаивают боль. Чаще всего в таких пластырях присутствует Диклофенак. Медики рекомендуют применять от артроза или других заболеваний, сопровождающихся воспалением, пластырь Вольтарен, Кетотоп.
- Анестетики.Такие пластыри можно наклеить при сильных мышечных и суставных болях, так как они содержат сильнодействующее обезболивающее средство. Чаще всего это ледокаин или новокаин. Наложение таких пластырей как Ворсатис, позволяет даже отказаться от сильнодействующих уколов в сустав. Такое действие позволяет лечить воспалениесухожилий, облегчать состояние после травм.
- Ортопедические. Фиксирующий пластырь или тейпы – это новая методика лечения суставных и мышечных патологий. Тейп фиксирует ткани в определенном положении, что помогает устранять спазм и облегчать движение ноги.
- Согревающие. Это большая группа лейкопластырей, действующие вещества которых способны раздражать рецепторы, что и оказывает согревающее действие. Так, применение перцового пластыря при артрозе коленного сустава обеспечивает раздражающий и отвлекающий эффект, что за счет расширения сосудов, ускорения кровотока приносит значительное облегчение.
- Нанопластыри. Изготовленные на основе нанотехнологий изделия позволяют доносить лекарственные средства непосредственно к очагу патологии.
В отдельную группу стоит выделить пластыри из Китая. Их действие обусловлено наличием растительных и минеральных компонентов. Чтобы понять, когда и как применять определенный вид, познакомимся более подробно с распространенными вариантами пластырей.
Тейп намного лучше и эффективнее вышеуказанных устройств и обусловлено это рядом преимуществ.
Перцовый пластырь при артрозе
Пластыри, помогающие при болях в мышцах и суставах: разновидности, описание, состав и применение
Человеческое тело — сложная биосистема, в которой каждый орган и часть тела выполняют свою функцию.
От здорового состояния суставов зависит подвижность и гибкость корпуса и конечностей, возможность выполнять спортивные упражнения, изящество походки и вообще все движения, связанные с передвижением тела в пространстве.
Разрушительные процессы в суставных тканях видоизменяют их, делая хрупкими и не приспособленными к ежедневным нагрузкам.
Таким заболеванием является артроз. У больных возникают боли и хруст в коленях, сигнализирующие о дистрофических изменениях в коленных суставах.
Пластырь при артрозе коленного сустава оказывает эффективную помощь и на начальных, и на последних стадиях болезни. Применяется он в комплексе с другими традиционными методами.
Микротравмы мышечных волокон, спазмы и гипертонус мышц провоцируют боль, и могут даже ограничить движения человека. Самым эффективным методом миалгии на сегодняшний день является локальное тепловое действие на болевую зону. Для этого используются разогревающие настойки, гели и мази.
Но наиболее просты в употреблении специальные пластыри, которые достаточно быстро и эффективно помогают избавиться от спазма, снять отечность и устранить болевой синдром.
Их действие обеспечивается за счет содержащихся в пластырях лекарственных веществ, которые мягко проникают в ткани и прогревают глубокие слои.
Кинезиопластыри (kinesis – движение) прекрасно сочетаются с базовой терапией заболеваний, при которых болят мышцы. Их можно использовать при следующих состояниях и болезнях:
- отеках мягких тканей;
- люмбалгии;
- растяжении;
- ушибах;
- артрозах;
- артритах.
Уменьшая сроки выздоровления, пластыри к тому же не имеют побочных воздействий на желудочно-кишечный тракт. Это выгодно их отличает от анальгетиков, спазмолитиков и нестероидных противовоспалительных препаратов.
Перцовый пластырь
Этот самый известный и распространенный пластырь применяется в основном при болях в спине. В его состав входит:
- экстракт стручкового перца;
- настойка арника;
- экстракт белладонны;
- натуральный каучук;
- сосновая канифоль;
- ланолин;
- вазелин.
После приклеивания перцового пластыря к проблемной зоне создается согревающий эффект. Однако лечение с его помощью может быть ограничено, поскольку при неправильном применении основной компонент сильно раздражает кожные покровы. Именно поэтому перцовый лейкопластырь нельзя использовать при кожных заболеваниях.
Это самый экологичный лейкопластырь, действие которого основано на отражении выработанного организмом тепла и накоплении его в проблемной области. Действующих веществ он не содержит, поэтому не имеет противопоказаний. Крепится лейкопластырь не на кожу, а на нижнее белье.
Пластыри с НПВС
Лечебные лейкопластыри, в состав которых входят нестероидные противовоспалительные средства, применяются при следующих состояниях и заболеваниях:
- ушибах и растяжениях;
- дегенеративно-дистрофических болезнях позвоночника;
- ишиас и люмбаго;
- радикулите;
- артрозах и артрите.
Они обладают обезболивающими и противовоспалительными свойствами и применяются в острый период заболевания.
Вольтарен
Пластырь на основе диклофенака имеет много преимуществ:
- Широкий круг показаний. Его можно применять при болях в мышцах после растяжений, травм, ушибов и перенапряжений. Он отлично поможет при дегенеративных и воспалительных заболеваниях позвоночника и при болях в суставах. Снимет отечность и воспаление суставов и мягких тканей после травм или при ревматических заболеваниях.
- Длительный обезболивающий эффект. За счет длительного процесса высвобождения лекарственного вещества, обезболивающий эффект продолжается в течение 24 часов.
- Легкость аппликации. Быстро наклеивается на болезненную область и не требует повторного нанесения.
- Возможность применения с подросткового возраста (с 15 лет).
- Удобство применения. Пластырь удобно и быстро приклеивается, поэтому использовать его можно в любой ситуации. Он не оставляет следов на одежде. А за счет телесного цвета практически незаметен.
Выпускается Вольтарен в разных видах упаковки. Можно купить сразу 5 пластырей или приобрести экономичный вариант – упаковку из двух штук. Поскольку у пластыря линейки Вольтарен имеются противопоказания, перед его применением необходимо ознакомиться с инструкцией.
Кетотоп
Активным веществом пластыря является противовоспалительное и обезболивающее средство кетопрофен. Дополнительно в его состав входит:
- полиизобутилен;
- камедь гидрогенизированная диклопентадиеновая
- пропиленгликоля монолаурат;
- акриловый клеевой раствор.
Кетотон удобен в использовании, имеет минимальное число побочных эффектов, быстро и точечно действует. Он не содержит красящих компонентов, поэтому не имеет сильного запаха и не оставляет пятен на одежде.
Продолжительность лечения и длительность ношения пластыря Кетотоп в каждом отдельном случае индивидуальна. При болях чаще всего курс лечения составляет неделю. Менять пластырь необходимо два раза в день. Однако перед применением следует проконсультироваться с врачом.
Пластыри-анестетики
Это обезболивающие лейкопластыри, в состав которых входят блокирующие нервные поверхностные рецепторы вещества. Используются в качестве заменителей блокады при сильных болях в мышцах и суставах.
Версатис
Основным действующим веществом данного местного обезболивающего препарата является лидокаин. С его помощью проведение нервного импульса по чувствительным нервам блокируется, за счет чего оказывается анестезирующее действие.
Показания к применению:
- грыжа;
- остеохондроз;
- опухолевое сдавливание спинномозговых корешков;
- невралгия;
- миозит;
- постгерпетическая невралгия.
Эффективность Версатиса зависит от глубины локализации патологического процесса и индивидуального порога чувствительности.
Пластырь наклеивается на болезненный участок и фиксируется на 12 часов. Одновременно можно приклеивать до трех пластырей. Между лечениями должен быть перерыв в 12 часов. Продолжительность лечения зависит от тяжести патологии. Более пяти дней препарат использовать не рекомендуется.
Китайские пластыри для суставов являются эффективным средством при самых различных заболеваниях. Их действие основано на медленном проникновении лечебных средств в глубокие слои кожи. Под воздействием температуры кожи препарат нагревается, и полезные вещества начинают воздействовать на пораженный участок, успокаивая боль и снимая воспаление.
Синьи 003
Пластырь состоит из натуральных компонентов и является безопасной альтернативой химическим препаратам. В его состав входит:
- момордика кохинхинская;
- ветки ивы плакучей;
- мирра;
- босвелия;
- пчелиный воск.
Синьи 003 используется при болях, связанных с травмами, послеоперационными болями в суставах, гематомах, плечелопаточных периартритах, хронических заболеваниях сухожилий, отеках мягких тканей. Их можно использовать для профилактики и лечения бурситов, пяточной шпоры, поясничного и шейного остеохондроза.
Перед накладыванием пластырной пластинки болезненное место рекомендуется немного помассировать легкими движениями. Время применения 18-36 часов.
Синьи 003 противопоказан при гнойных воспалениях тканей и суставов и индивидуальной непереносимости.
Разработанный южно-корейским ханьфоном препарат соединяет метод наружного лечения китайской медицины с лечением магнитного поля. Благодаря последнему, лекарственные препараты быстро впитываются в болезненное место и устраняют боль, рассасывают воспаление, изгоняют ревматизм и простуду.
В состав пластин «Мяочжен» входит:
- магнит;
- Цзяньхуан;
- Рог буйвола;
- Сычуанский многоцветный горец;
- Духо;
- жюсян;
- туюань.
Применяется при болях в мышцах и суставах, травмах, ушибах, переломах, травматических отеках мягких тканей, воспалении седалищного нерва, онемении конечностей, ревматическом артрите. На проблемное место «Мяочжен» наносится на 48–72 часа. Для полного курса лечения хватит от 4 до 8 пластырных пластин. Противопоказан при беременности и лактации.
Тигровый пластырь
Тигровые пластырные пластины изготовлены на базе новаторских технологий с применением более 35 видов лекарственных растений. Наиболее эффективным компонентом является горчевка, обладающая выраженным обезболивающим эффектом. Кроме нее в состав изделия входят лекарственные масла, витамины, камфора, ментол и другие полезные вещества.
Тигровый пластырь снимает воспаление и отеки, повышает локальное кровообращение. Но самое главное – он устраняет боли при артрозе, артрите, остеохондрозе и посттравматические боли.
Тигровые пластырные пластины помогут при онемении, судорогах и параличе.
Их действие заключается в том, что компоненты согреваются, повышая кровообращение, напитывая нервы и восстанавливая чувствительность.
Время воздействия изделия – 11 часов. В первые минуты при контакте с кожей может быть явное жжение или незначительное покалывание. Это означает, что лекарственные компоненты начали действовать. Через небольшой промежуток времени неприятные ощущения должны пройти. Курс лечения составляет не более трех недель.
Изделие используется при мышечных и суставных болях, применяется при возникновении синяков и ушибов. В состав пластыря входят наночастицы, которые быстро проникают в очаг боли и гасят ее. Лечебные компоненты изделия:
- черные муравьи;
- магнит;
- прополис;
- сафлор;
- папайя;
- анжелика;
- имбирь;
- Ху Юань;
- розовая радиола;
- борнеол;
- ферромагнитные наночастицы.
На пораженном участке пластырную пластину можно держать до 4 дней. Перед применением больную часть тела необходимо хорошо вымыть и тщательно высушить.
Применение пластыря противопоказано при беременности, аллергических реакциях и на открытых ранах.
Нанопластыри
Выполненные на основе биодобавок данные виды пластырей изготавливаются с применением нанотехнологий. В медицине такая технология появилась совсем недавно и применяется в следующих случаях:
- Для осуществления бескровных и бесшовных операций.
- Для доставки лекарств при помощи наночастиц непосредственно в очаг болезни.
- Для диагностики, с использованием наноэлектронных роботов и датчиков.
С помощью наночастиц лекарство направляется строго в место поражения, не распыляясь там, где оно может нанести вред.
Нанопласт форте
На полимерную основу изделия нанесены измельченные до «наноразмеров» биоактивные вещества растительного происхождения. Поскольку производство нанопластыря китайское, то и все добавки родом из нетрадиционной китайской медицины. Через кожу биоактивные компоненты «самовсасываются» в нанокомплексы и проникают только в больной участок, не трогая здоровее ткани.
Пластырь поможет снять боль при травмах и заболеваниях коленного сустава
Виды пластыря для колена
Пластырь от боли
В аптеках и специализированных магазинах можно найти следующие виды:
- Противовоспалительные.
- Ортопедические.
- Согревающие.
- Обезболивающие.
Важно подобрать пластырь правильно, чтобы не усугубить состояние больного.
В аптечной сети пациентам с проблемами суставов провизоры могут порекомендовать целый арсенал действенных пластырей на колено, и у каждого образца будут свои преимущества. Прежде чем начинать лечение, поинтересуйтесь, какое действие оказывает лейкопластырь.
Среди самых распространенных вариантов пластырей можно выделить основные типы:
- Противовоспалительные. Такие пластыри применяют в качестве обезболивающего и противовоспалительного средства. Входящие в его состав нестероидные лекарства легко проникают через ткани и уже через 20 – 30 минут после наложения успокаивают боль. Чаще всего в таких пластырях присутствует Диклофенак. Медики рекомендуют применять от артроза или других заболеваний, сопровождающихся воспалением, пластырь Вольтарен, Кетотоп.
- Анестетики.Такие пластыри можно наклеить при сильных мышечных и суставных болях, так как они содержат сильнодействующее обезболивающее средство. Чаще всего это ледокаин или новокаин. Наложение таких пластырей как Ворсатис, позволяет даже отказаться от сильнодействующих уколов в сустав. Такое действие позволяет лечить воспалениесухожилий, облегчать состояние после травм.
- Ортопедические. Фиксирующий пластырь или тейпы – это новая методика лечения суставных и мышечных патологий. Тейп фиксирует ткани в определенном положении, что помогает устранять спазм и облегчать движение ноги.
- Согревающие. Это большая группа лейкопластырей, действующие вещества которых способны раздражать рецепторы, что и оказывает согревающее действие. Так, применение перцового пластыря при артрозе коленного сустава обеспечивает раздражающий и отвлекающий эффект, что за счет расширения сосудов, ускорения кровотока приносит значительное облегчение.
- Нанопластыри. Изготовленные на основе нанотехнологий изделия позволяют доносить лекарственные средства непосредственно к очагу патологии.
В отдельную группу стоит выделить пластыри из Китая. Их действие обусловлено наличием растительных и минеральных компонентов. Чтобы понять, когда и как применять определенный вид, познакомимся более подробно с распространенными вариантами пластырей.
Тейп намного лучше и эффективнее вышеуказанных устройств и обусловлено это рядом преимуществ.
Перцовый пластырь при артрозе суставов
Пластыри, помогающие при болях в мышцах и суставах: разновидности, описание, состав и применение
Человеческое тело — сложная биосистема, в которой каждый орган и часть тела выполняют свою функцию.
От здорового состояния суставов зависит подвижность и гибкость корпуса и конечностей, возможность выполнять спортивные упражнения, изящество походки и вообще все движения, связанные с передвижением тела в пространстве.
Разрушительные процессы в суставных тканях видоизменяют их, делая хрупкими и не приспособленными к ежедневным нагрузкам.
Таким заболеванием является артроз. У больных возникают боли и хруст в коленях, сигнализирующие о дистрофических изменениях в коленных суставах.
Пластырь при артрозе коленного сустава оказывает эффективную помощь и на начальных, и на последних стадиях болезни. Применяется он в комплексе с другими традиционными методами.
Микротравмы мышечных волокон, спазмы и гипертонус мышц провоцируют боль, и могут даже ограничить движения человека. Самым эффективным методом миалгии на сегодняшний день является локальное тепловое действие на болевую зону. Для этого используются разогревающие настойки, гели и мази.
Но наиболее просты в употреблении специальные пластыри, которые достаточно быстро и эффективно помогают избавиться от спазма, снять отечность и устранить болевой синдром.
Их действие обеспечивается за счет содержащихся в пластырях лекарственных веществ, которые мягко проникают в ткани и прогревают глубокие слои.
Кинезиопластыри (kinesis – движение) прекрасно сочетаются с базовой терапией заболеваний, при которых болят мышцы. Их можно использовать при следующих состояниях и болезнях:
- отеках мягких тканей;
- люмбалгии;
- растяжении;
- ушибах;
- артрозах;
- артритах.
Уменьшая сроки выздоровления, пластыри к тому же не имеют побочных воздействий на желудочно-кишечный тракт. Это выгодно их отличает от анальгетиков, спазмолитиков и нестероидных противовоспалительных препаратов.
Перцовый пластырь
Этот самый известный и распространенный пластырь применяется в основном при болях в спине. В его состав входит:
- экстракт стручкового перца;
- настойка арника;
- экстракт белладонны;
- натуральный каучук;
- сосновая канифоль;
- ланолин;
- вазелин.
После приклеивания перцового пластыря к проблемной зоне создается согревающий эффект. Однако лечение с его помощью может быть ограничено, поскольку при неправильном применении основной компонент сильно раздражает кожные покровы. Именно поэтому перцовый лейкопластырь нельзя использовать при кожных заболеваниях.
Это самый экологичный лейкопластырь, действие которого основано на отражении выработанного организмом тепла и накоплении его в проблемной области. Действующих веществ он не содержит, поэтому не имеет противопоказаний. Крепится лейкопластырь не на кожу, а на нижнее белье.
Пластыри с НПВС
Лечебные лейкопластыри, в состав которых входят нестероидные противовоспалительные средства, применяются при следующих состояниях и заболеваниях:
- ушибах и растяжениях;
- дегенеративно-дистрофических болезнях позвоночника;
- ишиас и люмбаго;
- радикулите;
- артрозах и артрите.
Они обладают обезболивающими и противовоспалительными свойствами и применяются в острый период заболевания.
Вольтарен
Пластырь на основе диклофенака имеет много преимуществ:
- Широкий круг показаний. Его можно применять при болях в мышцах после растяжений, травм, ушибов и перенапряжений. Он отлично поможет при дегенеративных и воспалительных заболеваниях позвоночника и при болях в суставах. Снимет отечность и воспаление суставов и мягких тканей после травм или при ревматических заболеваниях.
- Длительный обезболивающий эффект. За счет длительного процесса высвобождения лекарственного вещества, обезболивающий эффект продолжается в течение 24 часов.
- Легкость аппликации. Быстро наклеивается на болезненную область и не требует повторного нанесения.
- Возможность применения с подросткового возраста (с 15 лет).
- Удобство применения. Пластырь удобно и быстро приклеивается, поэтому использовать его можно в любой ситуации. Он не оставляет следов на одежде. А за счет телесного цвета практически незаметен.
Выпускается Вольтарен в разных видах упаковки. Можно купить сразу 5 пластырей или приобрести экономичный вариант – упаковку из двух штук. Поскольку у пластыря линейки Вольтарен имеются противопоказания, перед его применением необходимо ознакомиться с инструкцией.
Кетотоп
Активным веществом пластыря является противовоспалительное и обезболивающее средство кетопрофен. Дополнительно в его состав входит:
- полиизобутилен;
- камедь гидрогенизированная диклопентадиеновая
- пропиленгликоля монолаурат;
- акриловый клеевой раствор.
Кетотон удобен в использовании, имеет минимальное число побочных эффектов, быстро и точечно действует. Он не содержит красящих компонентов, поэтому не имеет сильного запаха и не оставляет пятен на одежде.
Продолжительность лечения и длительность ношения пластыря Кетотоп в каждом отдельном случае индивидуальна. При болях чаще всего курс лечения составляет неделю. Менять пластырь необходимо два раза в день. Однако перед применением следует проконсультироваться с врачом.
Пластыри-анестетики
Это обезболивающие лейкопластыри, в состав которых входят блокирующие нервные поверхностные рецепторы вещества. Используются в качестве заменителей блокады при сильных болях в мышцах и суставах.
Версатис
Основным действующим веществом данного местного обезболивающего препарата является лидокаин. С его помощью проведение нервного импульса по чувствительным нервам блокируется, за счет чего оказывается анестезирующее действие.
Показания к применению:
- грыжа;
- остеохондроз;
- опухолевое сдавливание спинномозговых корешков;
- невралгия;
- миозит;
- постгерпетическая невралгия.
Эффективность Версатиса зависит от глубины локализации патологического процесса и индивидуального порога чувствительности.
Пластырь наклеивается на болезненный участок и фиксируется на 12 часов. Одновременно можно приклеивать до трех пластырей. Между лечениями должен быть перерыв в 12 часов. Продолжительность лечения зависит от тяжести патологии. Более пяти дней препарат использовать не рекомендуется.
Китайские пластыри для суставов являются эффективным средством при самых различных заболеваниях. Их действие основано на медленном проникновении лечебных средств в глубокие слои кожи. Под воздействием температуры кожи препарат нагревается, и полезные вещества начинают воздействовать на пораженный участок, успокаивая боль и снимая воспаление.
Синьи 003
Пластырь состоит из натуральных компонентов и является безопасной альтернативой химическим препаратам. В его состав входит:
- момордика кохинхинская;
- ветки ивы плакучей;
- мирра;
- босвелия;
- пчелиный воск.
Синьи 003 используется при болях, связанных с травмами, послеоперационными болями в суставах, гематомах, плечелопаточных периартритах, хронических заболеваниях сухожилий, отеках мягких тканей. Их можно использовать для профилактики и лечения бурситов, пяточной шпоры, поясничного и шейного остеохондроза.
Перед накладыванием пластырной пластинки болезненное место рекомендуется немного помассировать легкими движениями. Время применения 18-36 часов.
Синьи 003 противопоказан при гнойных воспалениях тканей и суставов и индивидуальной непереносимости.
Разработанный южно-корейским ханьфоном препарат соединяет метод наружного лечения китайской медицины с лечением магнитного поля. Благодаря последнему, лекарственные препараты быстро впитываются в болезненное место и устраняют боль, рассасывают воспаление, изгоняют ревматизм и простуду.
В состав пластин «Мяочжен» входит:
- магнит;
- Цзяньхуан;
- Рог буйвола;
- Сычуанский многоцветный горец;
- Духо;
- жюсян;
- туюань.
Применяется при болях в мышцах и суставах, травмах, ушибах, переломах, травматических отеках мягких тканей, воспалении седалищного нерва, онемении конечностей, ревматическом артрите. На проблемное место «Мяочжен» наносится на 48–72 часа. Для полного курса лечения хватит от 4 до 8 пластырных пластин. Противопоказан при беременности и лактации.
Тигровый пластырь
Тигровые пластырные пластины изготовлены на базе новаторских технологий с применением более 35 видов лекарственных растений. Наиболее эффективным компонентом является горчевка, обладающая выраженным обезболивающим эффектом. Кроме нее в состав изделия входят лекарственные масла, витамины, камфора, ментол и другие полезные вещества.
Тигровый пластырь снимает воспаление и отеки, повышает локальное кровообращение. Но самое главное – он устраняет боли при артрозе, артрите, остеохондрозе и посттравматические боли.
Тигровые пластырные пластины помогут при онемении, судорогах и параличе.
Их действие заключается в том, что компоненты согреваются, повышая кровообращение, напитывая нервы и восстанавливая чувствительность.
Время воздействия изделия – 11 часов. В первые минуты при контакте с кожей может быть явное жжение или незначительное покалывание. Это означает, что лекарственные компоненты начали действовать. Через небольшой промежуток времени неприятные ощущения должны пройти. Курс лечения составляет не более трех недель.
Изделие используется при мышечных и суставных болях, применяется при возникновении синяков и ушибов. В состав пластыря входят наночастицы, которые быстро проникают в очаг боли и гасят ее. Лечебные компоненты изделия:
- черные муравьи;
- магнит;
- прополис;
- сафлор;
- папайя;
- анжелика;
- имбирь;
- Ху Юань;
- розовая радиола;
- борнеол;
- ферромагнитные наночастицы.
На пораженном участке пластырную пластину можно держать до 4 дней. Перед применением больную часть тела необходимо хорошо вымыть и тщательно высушить.
Применение пластыря противопоказано при беременности, аллергических реакциях и на открытых ранах.
Нанопластыри
Выполненные на основе биодобавок данные виды пластырей изготавливаются с применением нанотехнологий. В медицине такая технология появилась совсем недавно и применяется в следующих случаях:
- Для осуществления бескровных и бесшовных операций.
- Для доставки лекарств при помощи наночастиц непосредственно в очаг болезни.
- Для диагностики, с использованием наноэлектронных роботов и датчиков.
С помощью наночастиц лекарство направляется строго в место поражения, не распыляясь там, где оно может нанести вред.
Нанопласт форте
На полимерную основу изделия нанесены измельченные до «наноразмеров» биоактивные вещества растительного происхождения. Поскольку производство нанопластыря китайское, то и все добавки родом из нетрадиционной китайской медицины. Через кожу биоактивные компоненты «самовсасываются» в нанокомплексы и проникают только в больной участок, не трогая здоровее ткани.
Пластырь поможет снять боль при травмах и заболеваниях коленного сустава
Виды пластыря для колена
Пластырь от боли
В аптеках и специализированных магазинах можно найти следующие виды:
- Противовоспалительные.
- Ортопедические.
- Согревающие.
- Обезболивающие.
Важно подобрать пластырь правильно, чтобы не усугубить состояние больного.
В аптечной сети пациентам с проблемами суставов провизоры могут порекомендовать целый арсенал действенных пластырей на колено, и у каждого образца будут свои преимущества. Прежде чем начинать лечение, поинтересуйтесь, какое действие оказывает лейкопластырь.
Среди самых распространенных вариантов пластырей можно выделить основные типы:
- Противовоспалительные. Такие пластыри применяют в качестве обезболивающего и противовоспалительного средства. Входящие в его состав нестероидные лекарства легко проникают через ткани и уже через 20 – 30 минут после наложения успокаивают боль. Чаще всего в таких пластырях присутствует Диклофенак. Медики рекомендуют применять от артроза или других заболеваний, сопровождающихся воспалением, пластырь Вольтарен, Кетотоп.
- Анестетики.Такие пластыри можно наклеить при сильных мышечных и суставных болях, так как они содержат сильнодействующее обезболивающее средство. Чаще всего это ледокаин или новокаин. Наложение таких пластырей как Ворсатис, позволяет даже отказаться от сильнодействующих уколов в сустав. Такое действие позволяет лечить воспалениесухожилий, облегчать состояние после травм.
- Ортопедические. Фиксирующий пластырь или тейпы – это новая методика лечения суставных и мышечных патологий. Тейп фиксирует ткани в определенном положении, что помогает устранять спазм и облегчать движение ноги.
- Согревающие. Это большая группа лейкопластырей, действующие вещества которых способны раздражать рецепторы, что и оказывает согревающее действие. Так, применение перцового пластыря при артрозе коленного сустава обеспечивает раздражающий и отвлекающий эффект, что за счет расширения сосудов, ускорения кровотока приносит значительное облегчение.
- Нанопластыри. Изготовленные на основе нанотехнологий изделия позволяют доносить лекарственные средства непосредственно к очагу патологии.
В отдельную группу стоит выделить пластыри из Китая. Их действие обусловлено наличием растительных и минеральных компонентов. Чтобы понять, когда и как применять определенный вид, познакомимся более подробно с распространенными вариантами пластырей.
Тейп намного лучше и эффективнее вышеуказанных устройств и обусловлено это рядом преимуществ.
Перцовый пластырь можно при артрозе
Пластыри, помогающие при болях в мышцах и суставах: разновидности, описание, состав и применение
Человеческое тело — сложная биосистема, в которой каждый орган и часть тела выполняют свою функцию.
От здорового состояния суставов зависит подвижность и гибкость корпуса и конечностей, возможность выполнять спортивные упражнения, изящество походки и вообще все движения, связанные с передвижением тела в пространстве.
Разрушительные процессы в суставных тканях видоизменяют их, делая хрупкими и не приспособленными к ежедневным нагрузкам.
Таким заболеванием является артроз. У больных возникают боли и хруст в коленях, сигнализирующие о дистрофических изменениях в коленных суставах.
Пластырь при артрозе коленного сустава оказывает эффективную помощь и на начальных, и на последних стадиях болезни. Применяется он в комплексе с другими традиционными методами.
Микротравмы мышечных волокон, спазмы и гипертонус мышц провоцируют боль, и могут даже ограничить движения человека. Самым эффективным методом миалгии на сегодняшний день является локальное тепловое действие на болевую зону. Для этого используются разогревающие настойки, гели и мази.
Но наиболее просты в употреблении специальные пластыри, которые достаточно быстро и эффективно помогают избавиться от спазма, снять отечность и устранить болевой синдром.
Их действие обеспечивается за счет содержащихся в пластырях лекарственных веществ, которые мягко проникают в ткани и прогревают глубокие слои.
Кинезиопластыри (kinesis – движение) прекрасно сочетаются с базовой терапией заболеваний, при которых болят мышцы. Их можно использовать при следующих состояниях и болезнях:
- отеках мягких тканей;
- люмбалгии;
- растяжении;
- ушибах;
- артрозах;
- артритах.
Уменьшая сроки выздоровления, пластыри к тому же не имеют побочных воздействий на желудочно-кишечный тракт. Это выгодно их отличает от анальгетиков, спазмолитиков и нестероидных противовоспалительных препаратов.
Перцовый пластырь
Этот самый известный и распространенный пластырь применяется в основном при болях в спине. В его состав входит:
- экстракт стручкового перца;
- настойка арника;
- экстракт белладонны;
- натуральный каучук;
- сосновая канифоль;
- ланолин;
- вазелин.
После приклеивания перцового пластыря к проблемной зоне создается согревающий эффект. Однако лечение с его помощью может быть ограничено, поскольку при неправильном применении основной компонент сильно раздражает кожные покровы. Именно поэтому перцовый лейкопластырь нельзя использовать при кожных заболеваниях.
Это самый экологичный лейкопластырь, действие которого основано на отражении выработанного организмом тепла и накоплении его в проблемной области. Действующих веществ он не содержит, поэтому не имеет противопоказаний. Крепится лейкопластырь не на кожу, а на нижнее белье.
Пластыри с НПВС
Лечебные лейкопластыри, в состав которых входят нестероидные противовоспалительные средства, применяются при следующих состояниях и заболеваниях:
- ушибах и растяжениях;
- дегенеративно-дистрофических болезнях позвоночника;
- ишиас и люмбаго;
- радикулите;
- артрозах и артрите.
Они обладают обезболивающими и противовоспалительными свойствами и применяются в острый период заболевания.
Вольтарен
Пластырь на основе диклофенака имеет много преимуществ:
- Широкий круг показаний. Его можно применять при болях в мышцах после растяжений, травм, ушибов и перенапряжений. Он отлично поможет при дегенеративных и воспалительных заболеваниях позвоночника и при болях в суставах. Снимет отечность и воспаление суставов и мягких тканей после травм или при ревматических заболеваниях.
- Длительный обезболивающий эффект. За счет длительного процесса высвобождения лекарственного вещества, обезболивающий эффект продолжается в течение 24 часов.
- Легкость аппликации. Быстро наклеивается на болезненную область и не требует повторного нанесения.
- Возможность применения с подросткового возраста (с 15 лет).
- Удобство применения. Пластырь удобно и быстро приклеивается, поэтому использовать его можно в любой ситуации. Он не оставляет следов на одежде. А за счет телесного цвета практически незаметен.
Выпускается Вольтарен в разных видах упаковки. Можно купить сразу 5 пластырей или приобрести экономичный вариант – упаковку из двух штук. Поскольку у пластыря линейки Вольтарен имеются противопоказания, перед его применением необходимо ознакомиться с инструкцией.
Кетотоп
Активным веществом пластыря является противовоспалительное и обезболивающее средство кетопрофен. Дополнительно в его состав входит:
- полиизобутилен;
- камедь гидрогенизированная диклопентадиеновая
- пропиленгликоля монолаурат;
- акриловый клеевой раствор.
Кетотон удобен в использовании, имеет минимальное число побочных эффектов, быстро и точечно действует. Он не содержит красящих компонентов, поэтому не имеет сильного запаха и не оставляет пятен на одежде.
Продолжительность лечения и длительность ношения пластыря Кетотоп в каждом отдельном случае индивидуальна. При болях чаще всего курс лечения составляет неделю. Менять пластырь необходимо два раза в день. Однако перед применением следует проконсультироваться с врачом.
Пластыри-анестетики
Это обезболивающие лейкопластыри, в состав которых входят блокирующие нервные поверхностные рецепторы вещества. Используются в качестве заменителей блокады при сильных болях в мышцах и суставах.
Версатис
Основным действующим веществом данного местного обезболивающего препарата является лидокаин. С его помощью проведение нервного импульса по чувствительным нервам блокируется, за счет чего оказывается анестезирующее действие.
Показания к применению:
- грыжа;
- остеохондроз;
- опухолевое сдавливание спинномозговых корешков;
- невралгия;
- миозит;
- постгерпетическая невралгия.
Эффективность Версатиса зависит от глубины локализации патологического процесса и индивидуального порога чувствительности.
Пластырь наклеивается на болезненный участок и фиксируется на 12 часов. Одновременно можно приклеивать до трех пластырей. Между лечениями должен быть перерыв в 12 часов. Продолжительность лечения зависит от тяжести патологии. Более пяти дней препарат использовать не рекомендуется.
Китайские пластыри для суставов являются эффективным средством при самых различных заболеваниях. Их действие основано на медленном проникновении лечебных средств в глубокие слои кожи. Под воздействием температуры кожи препарат нагревается, и полезные вещества начинают воздействовать на пораженный участок, успокаивая боль и снимая воспаление.
Синьи 003
Пластырь состоит из натуральных компонентов и является безопасной альтернативой химическим препаратам. В его состав входит:
- момордика кохинхинская;
- ветки ивы плакучей;
- мирра;
- босвелия;
- пчелиный воск.
Синьи 003 используется при болях, связанных с травмами, послеоперационными болями в суставах, гематомах, плечелопаточных периартритах, хронических заболеваниях сухожилий, отеках мягких тканей. Их можно использовать для профилактики и лечения бурситов, пяточной шпоры, поясничного и шейного остеохондроза.
Перед накладыванием пластырной пластинки болезненное место рекомендуется немного помассировать легкими движениями. Время применения 18-36 часов.
Синьи 003 противопоказан при гнойных воспалениях тканей и суставов и индивидуальной непереносимости.
Разработанный южно-корейским ханьфоном препарат соединяет метод наружного лечения китайской медицины с лечением магнитного поля. Благодаря последнему, лекарственные препараты быстро впитываются в болезненное место и устраняют боль, рассасывают воспаление, изгоняют ревматизм и простуду.
В состав пластин «Мяочжен» входит:
- магнит;
- Цзяньхуан;
- Рог буйвола;
- Сычуанский многоцветный горец;
- Духо;
- жюсян;
- туюань.
Применяется при болях в мышцах и суставах, травмах, ушибах, переломах, травматических отеках мягких тканей, воспалении седалищного нерва, онемении конечностей, ревматическом артрите. На проблемное место «Мяочжен» наносится на 48–72 часа. Для полного курса лечения хватит от 4 до 8 пластырных пластин. Противопоказан при беременности и лактации.
Тигровый пластырь
Тигровые пластырные пластины изготовлены на базе новаторских технологий с применением более 35 видов лекарственных растений. Наиболее эффективным компонентом является горчевка, обладающая выраженным обезболивающим эффектом. Кроме нее в состав изделия входят лекарственные масла, витамины, камфора, ментол и другие полезные вещества.
Тигровый пластырь снимает воспаление и отеки, повышает локальное кровообращение. Но самое главное – он устраняет боли при артрозе, артрите, остеохондрозе и посттравматические боли.
Тигровые пластырные пластины помогут при онемении, судорогах и параличе.
Их действие заключается в том, что компоненты согреваются, повышая кровообращение, напитывая нервы и восстанавливая чувствительность.
Время воздействия изделия – 11 часов. В первые минуты при контакте с кожей может быть явное жжение или незначительное покалывание. Это означает, что лекарственные компоненты начали действовать. Через небольшой промежуток времени неприятные ощущения должны пройти. Курс лечения составляет не более трех недель.
Изделие используется при мышечных и суставных болях, применяется при возникновении синяков и ушибов. В состав пластыря входят наночастицы, которые быстро проникают в очаг боли и гасят ее. Лечебные компоненты изделия:
- черные муравьи;
- магнит;
- прополис;
- сафлор;
- папайя;
- анжелика;
- имбирь;
- Ху Юань;
- розовая радиола;
- борнеол;
- ферромагнитные наночастицы.
На пораженном участке пластырную пластину можно держать до 4 дней. Перед применением больную часть тела необходимо хорошо вымыть и тщательно высушить.
Применение пластыря противопоказано при беременности, аллергических реакциях и на открытых ранах.
Нанопластыри
Выполненные на основе биодобавок данные виды пластырей изготавливаются с применением нанотехнологий. В медицине такая технология появилась совсем недавно и применяется в следующих случаях:
- Для осуществления бескровных и бесшовных операций.
- Для доставки лекарств при помощи наночастиц непосредственно в очаг болезни.
- Для диагностики, с использованием наноэлектронных роботов и датчиков.
С помощью наночастиц лекарство направляется строго в место поражения, не распыляясь там, где оно может нанести вред.
Нанопласт форте
На полимерную основу изделия нанесены измельченные до «наноразмеров» биоактивные вещества растительного происхождения. Поскольку производство нанопластыря китайское, то и все добавки родом из нетрадиционной китайской медицины. Через кожу биоактивные компоненты «самовсасываются» в нанокомплексы и проникают только в больной участок, не трогая здоровее ткани.
Пластырь поможет снять боль при травмах и заболеваниях коленного сустава
Виды пластыря для колена
Пластырь от боли
В аптеках и специализированных магазинах можно найти следующие виды:
- Противовоспалительные.
- Ортопедические.
- Согревающие.
- Обезболивающие.
Важно подобрать пластырь правильно, чтобы не усугубить состояние больного.
В аптечной сети пациентам с проблемами суставов провизоры могут порекомендовать целый арсенал действенных пластырей на колено, и у каждого образца будут свои преимущества. Прежде чем начинать лечение, поинтересуйтесь, какое действие оказывает лейкопластырь.
Среди самых распространенных вариантов пластырей можно выделить основные типы:
- Противовоспалительные. Такие пластыри применяют в качестве обезболивающего и противовоспалительного средства. Входящие в его состав нестероидные лекарства легко проникают через ткани и уже через 20 – 30 минут после наложения успокаивают боль. Чаще всего в таких пластырях присутствует Диклофенак. Медики рекомендуют применять от артроза или других заболеваний, сопровождающихся воспалением, пластырь Вольтарен, Кетотоп.
- Анестетики.Такие пластыри можно наклеить при сильных мышечных и суставных болях, так как они содержат сильнодействующее обезболивающее средство. Чаще всего это ледокаин или новокаин. Наложение таких пластырей как Ворсатис, позволяет даже отказаться от сильнодействующих уколов в сустав. Такое действие позволяет лечить воспалениесухожилий, облегчать состояние после травм.
- Ортопедические. Фиксирующий пластырь или тейпы – это новая методика лечения суставных и мышечных патологий. Тейп фиксирует ткани в определенном положении, что помогает устранять спазм и облегчать движение ноги.
- Согревающие. Это большая группа лейкопластырей, действующие вещества которых способны раздражать рецепторы, что и оказывает согревающее действие. Так, применение перцового пластыря при артрозе коленного сустава обеспечивает раздражающий и отвлекающий эффект, что за счет расширения сосудов, ускорения кровотока приносит значительное облегчение.
- Нанопластыри. Изготовленные на основе нанотехнологий изделия позволяют доносить лекарственные средства непосредственно к очагу патологии.
В отдельную группу стоит выделить пластыри из Китая. Их действие обусловлено наличием растительных и минеральных компонентов. Чтобы понять, когда и как применять определенный вид, познакомимся более подробно с распространенными вариантами пластырей.
Тейп намного лучше и эффективнее вышеуказанных устройств и обусловлено это рядом преимуществ.
Можно ли перцовый пластырь при артрозе коленного сустава
Пластыри, помогающие при болях в мышцах и суставах: разновидности, описание, состав и применение
Человеческое тело — сложная биосистема, в которой каждый орган и часть тела выполняют свою функцию.
От здорового состояния суставов зависит подвижность и гибкость корпуса и конечностей, возможность выполнять спортивные упражнения, изящество походки и вообще все движения, связанные с передвижением тела в пространстве.
Разрушительные процессы в суставных тканях видоизменяют их, делая хрупкими и не приспособленными к ежедневным нагрузкам.
Таким заболеванием является артроз. У больных возникают боли и хруст в коленях, сигнализирующие о дистрофических изменениях в коленных суставах.
Пластырь при артрозе коленного сустава оказывает эффективную помощь и на начальных, и на последних стадиях болезни. Применяется он в комплексе с другими традиционными методами.
Микротравмы мышечных волокон, спазмы и гипертонус мышц провоцируют боль, и могут даже ограничить движения человека. Самым эффективным методом миалгии на сегодняшний день является локальное тепловое действие на болевую зону. Для этого используются разогревающие настойки, гели и мази.
Но наиболее просты в употреблении специальные пластыри, которые достаточно быстро и эффективно помогают избавиться от спазма, снять отечность и устранить болевой синдром.
Их действие обеспечивается за счет содержащихся в пластырях лекарственных веществ, которые мягко проникают в ткани и прогревают глубокие слои.
Кинезиопластыри (kinesis – движение) прекрасно сочетаются с базовой терапией заболеваний, при которых болят мышцы. Их можно использовать при следующих состояниях и болезнях:
- отеках мягких тканей;
- люмбалгии;
- растяжении;
- ушибах;
- артрозах;
- артритах.
Уменьшая сроки выздоровления, пластыри к тому же не имеют побочных воздействий на желудочно-кишечный тракт. Это выгодно их отличает от анальгетиков, спазмолитиков и нестероидных противовоспалительных препаратов.
Перцовый пластырь
Этот самый известный и распространенный пластырь применяется в основном при болях в спине. В его состав входит:
- экстракт стручкового перца;
- настойка арника;
- экстракт белладонны;
- натуральный каучук;
- сосновая канифоль;
- ланолин;
- вазелин.
После приклеивания перцового пластыря к проблемной зоне создается согревающий эффект. Однако лечение с его помощью может быть ограничено, поскольку при неправильном применении основной компонент сильно раздражает кожные покровы. Именно поэтому перцовый лейкопластырь нельзя использовать при кожных заболеваниях.
Это самый экологичный лейкопластырь, действие которого основано на отражении выработанного организмом тепла и накоплении его в проблемной области. Действующих веществ он не содержит, поэтому не имеет противопоказаний. Крепится лейкопластырь не на кожу, а на нижнее белье.
Пластыри с НПВС
Лечебные лейкопластыри, в состав которых входят нестероидные противовоспалительные средства, применяются при следующих состояниях и заболеваниях:
- ушибах и растяжениях;
- дегенеративно-дистрофических болезнях позвоночника;
- ишиас и люмбаго;
- радикулите;
- артрозах и артрите.
Они обладают обезболивающими и противовоспалительными свойствами и применяются в острый период заболевания.
Вольтарен
Пластырь на основе диклофенака имеет много преимуществ:
- Широкий круг показаний. Его можно применять при болях в мышцах после растяжений, травм, ушибов и перенапряжений. Он отлично поможет при дегенеративных и воспалительных заболеваниях позвоночника и при болях в суставах. Снимет отечность и воспаление суставов и мягких тканей после травм или при ревматических заболеваниях.
- Длительный обезболивающий эффект. За счет длительного процесса высвобождения лекарственного вещества, обезболивающий эффект продолжается в течение 24 часов.
- Легкость аппликации. Быстро наклеивается на болезненную область и не требует повторного нанесения.
- Возможность применения с подросткового возраста (с 15 лет).
- Удобство применения. Пластырь удобно и быстро приклеивается, поэтому использовать его можно в любой ситуации. Он не оставляет следов на одежде. А за счет телесного цвета практически незаметен.
Выпускается Вольтарен в разных видах упаковки. Можно купить сразу 5 пластырей или приобрести экономичный вариант – упаковку из двух штук. Поскольку у пластыря линейки Вольтарен имеются противопоказания, перед его применением необходимо ознакомиться с инструкцией.
Кетотоп
Активным веществом пластыря является противовоспалительное и обезболивающее средство кетопрофен. Дополнительно в его состав входит:
- полиизобутилен;
- камедь гидрогенизированная диклопентадиеновая
- пропиленгликоля монолаурат;
- акриловый клеевой раствор.
Кетотон удобен в использовании, имеет минимальное число побочных эффектов, быстро и точечно действует. Он не содержит красящих компонентов, поэтому не имеет сильного запаха и не оставляет пятен на одежде.
Продолжительность лечения и длительность ношения пластыря Кетотоп в каждом отдельном случае индивидуальна. При болях чаще всего курс лечения составляет неделю. Менять пластырь необходимо два раза в день. Однако перед применением следует проконсультироваться с врачом.
Пластыри-анестетики
Это обезболивающие лейкопластыри, в состав которых входят блокирующие нервные поверхностные рецепторы вещества. Используются в качестве заменителей блокады при сильных болях в мышцах и суставах.
Версатис
Основным действующим веществом данного местного обезболивающего препарата является лидокаин. С его помощью проведение нервного импульса по чувствительным нервам блокируется, за счет чего оказывается анестезирующее действие.
Показания к применению:
- грыжа;
- остеохондроз;
- опухолевое сдавливание спинномозговых корешков;
- невралгия;
- миозит;
- постгерпетическая невралгия.
Эффективность Версатиса зависит от глубины локализации патологического процесса и индивидуального порога чувствительности.
Пластырь наклеивается на болезненный участок и фиксируется на 12 часов. Одновременно можно приклеивать до трех пластырей. Между лечениями должен быть перерыв в 12 часов. Продолжительность лечения зависит от тяжести патологии. Более пяти дней препарат использовать не рекомендуется.
Китайские пластыри для суставов являются эффективным средством при самых различных заболеваниях. Их действие основано на медленном проникновении лечебных средств в глубокие слои кожи. Под воздействием температуры кожи препарат нагревается, и полезные вещества начинают воздействовать на пораженный участок, успокаивая боль и снимая воспаление.
Синьи 003
Пластырь состоит из натуральных компонентов и является безопасной альтернативой химическим препаратам. В его состав входит:
- момордика кохинхинская;
- ветки ивы плакучей;
- мирра;
- босвелия;
- пчелиный воск.
Синьи 003 используется при болях, связанных с травмами, послеоперационными болями в суставах, гематомах, плечелопаточных периартритах, хронических заболеваниях сухожилий, отеках мягких тканей. Их можно использовать для профилактики и лечения бурситов, пяточной шпоры, поясничного и шейного остеохондроза.
Перед накладыванием пластырной пластинки болезненное место рекомендуется немного помассировать легкими движениями. Время применения 18-36 часов.
Синьи 003 противопоказан при гнойных воспалениях тканей и суставов и индивидуальной непереносимости.
Разработанный южно-корейским ханьфоном препарат соединяет метод наружного лечения китайской медицины с лечением магнитного поля. Благодаря последнему, лекарственные препараты быстро впитываются в болезненное место и устраняют боль, рассасывают воспаление, изгоняют ревматизм и простуду.
В состав пластин «Мяочжен» входит:
- магнит;
- Цзяньхуан;
- Рог буйвола;
- Сычуанский многоцветный горец;
- Духо;
- жюсян;
- туюань.
Применяется при болях в мышцах и суставах, травмах, ушибах, переломах, травматических отеках мягких тканей, воспалении седалищного нерва, онемении конечностей, ревматическом артрите. На проблемное место «Мяочжен» наносится на 48–72 часа. Для полного курса лечения хватит от 4 до 8 пластырных пластин. Противопоказан при беременности и лактации.
Тигровый пластырь
Тигровые пластырные пластины изготовлены на базе новаторских технологий с применением более 35 видов лекарственных растений. Наиболее эффективным компонентом является горчевка, обладающая выраженным обезболивающим эффектом. Кроме нее в состав изделия входят лекарственные масла, витамины, камфора, ментол и другие полезные вещества.
Тигровый пластырь снимает воспаление и отеки, повышает локальное кровообращение. Но самое главное – он устраняет боли при артрозе, артрите, остеохондрозе и посттравматические боли.
Тигровые пластырные пластины помогут при онемении, судорогах и параличе.
Их действие заключается в том, что компоненты согреваются, повышая кровообращение, напитывая нервы и восстанавливая чувствительность.
Время воздействия изделия – 11 часов. В первые минуты при контакте с кожей может быть явное жжение или незначительное покалывание. Это означает, что лекарственные компоненты начали действовать. Через небольшой промежуток времени неприятные ощущения должны пройти. Курс лечения составляет не более трех недель.
Изделие используется при мышечных и суставных болях, применяется при возникновении синяков и ушибов. В состав пластыря входят наночастицы, которые быстро проникают в очаг боли и гасят ее. Лечебные компоненты изделия:
- черные муравьи;
- магнит;
- прополис;
- сафлор;
- папайя;
- анжелика;
- имбирь;
- Ху Юань;
- розовая радиола;
- борнеол;
- ферромагнитные наночастицы.
На пораженном участке пластырную пластину можно держать до 4 дней. Перед применением больную часть тела необходимо хорошо вымыть и тщательно высушить.
Применение пластыря противопоказано при беременности, аллергических реакциях и на открытых ранах.
Нанопластыри
Выполненные на основе биодобавок данные виды пластырей изготавливаются с применением нанотехнологий. В медицине такая технология появилась совсем недавно и применяется в следующих случаях:
- Для осуществления бескровных и бесшовных операций.
- Для доставки лекарств при помощи наночастиц непосредственно в очаг болезни.
- Для диагностики, с использованием наноэлектронных роботов и датчиков.
С помощью наночастиц лекарство направляется строго в место поражения, не распыляясь там, где оно может нанести вред.
Нанопласт форте
На полимерную основу изделия нанесены измельченные до «наноразмеров» биоактивные вещества растительного происхождения. Поскольку производство нанопластыря китайское, то и все добавки родом из нетрадиционной китайской медицины. Через кожу биоактивные компоненты «самовсасываются» в нанокомплексы и проникают только в больной участок, не трогая здоровее ткани.
Пластырь поможет снять боль при травмах и заболеваниях коленного сустава
Виды пластыря для колена
Пластырь от боли
В аптеках и специализированных магазинах можно найти следующие виды:
- Противовоспалительные.
- Ортопедические.
- Согревающие.
- Обезболивающие.
Важно подобрать пластырь правильно, чтобы не усугубить состояние больного.
В аптечной сети пациентам с проблемами суставов провизоры могут порекомендовать целый арсенал действенных пластырей на колено, и у каждого образца будут свои преимущества. Прежде чем начинать лечение, поинтересуйтесь, какое действие оказывает лейкопластырь.
Среди самых распространенных вариантов пластырей можно выделить основные типы:
- Противовоспалительные. Такие пластыри применяют в качестве обезболивающего и противовоспалительного средства. Входящие в его состав нестероидные лекарства легко проникают через ткани и уже через 20 – 30 минут после наложения успокаивают боль. Чаще всего в таких пластырях присутствует Диклофенак. Медики рекомендуют применять от артроза или других заболеваний, сопровождающихся воспалением, пластырь Вольтарен, Кетотоп.
- Анестетики.Такие пластыри можно наклеить при сильных мышечных и суставных болях, так как они содержат сильнодействующее обезболивающее средство. Чаще всего это ледокаин или новокаин. Наложение таких пластырей как Ворсатис, позволяет даже отказаться от сильнодействующих уколов в сустав. Такое действие позволяет лечить воспалениесухожилий, облегчать состояние после травм.
- Ортопедические. Фиксирующий пластырь или тейпы – это новая методика лечения суставных и мышечных патологий. Тейп фиксирует ткани в определенном положении, что помогает устранять спазм и облегчать движение ноги.
- Согревающие. Это большая группа лейкопластырей, действующие вещества которых способны раздражать рецепторы, что и оказывает согревающее действие. Так, применение перцового пластыря при артрозе коленного сустава обеспечивает раздражающий и отвлекающий эффект, что за счет расширения сосудов, ускорения кровотока приносит значительное облегчение.
- Нанопластыри. Изготовленные на основе нанотехнологий изделия позволяют доносить лекарственные средства непосредственно к очагу патологии.
В отдельную группу стоит выделить пластыри из Китая. Их действие обусловлено наличием растительных и минеральных компонентов. Чтобы понять, когда и как применять определенный вид, познакомимся более подробно с распространенными вариантами пластырей.
Тейп намного лучше и эффективнее вышеуказанных устройств и обусловлено это рядом преимуществ.
Перцовый пластырь при артрозе коленного сустава
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Местнораздражающие средства нашли применение в различных областях медицины. Эти препараты способны снижать интенсивность болевого синдрома и согревать ткани в области действия. Такие лекарства применяют в пульмонологии, ревматологии, терапии, неврологии и других областях медицины.
Перцовый пластырь – одна из популярных форм применения раздражающих средств. Это средство имеет минимальное количество побочных эффектов и противопоказаний, а кроме того, его удобно использовать.
Это объясняет широкую популярность пластырей среди пациентов различного профиля.
Состав

Из-за сходства лечебных эффектов и органолептических свойств, перцовый пластырь часто называют горчичным, однако это не совсем верно. Запатентованное компанией «Доктор Перец» лекарство содержит следующие компоненты:
- Экстракт густого стручкового перца.
- Экстракт белладонны.
- Настойку арники.
- Каучук натуральный.
- Сосновую канифоль.
- Безводный ланолин.
- Вазелиновое масло.
Все эти компоненты нанесены на особые куски ткани различных размеров. Существуют формы пластырей 12 на 18, 10 на 18 и 6 на 10 см. Это позволяет подобрать оптимальную по размерам форму лекарства.
Стоит помнить, что, несмотря на природное происхождение компонентов, они способны вызывать нежелательные реакции. Чаще всего непереносимость проявляется в виде аллергии.
Если случаи гиперчувствительности на перечисленные вещества имелись у пациента в анамнезе, применять перцовый пластырь противопоказано.
Механизм действия
Из всех компонентов средства наибольшим терапевтическим эффектом обладают два вещества: экстракт листьев белладонны и экстракт стручкового перца. Их можно считать действующими веществами в составе пластыря.
Благодаря наличию этих компонентов средство действует на организм следующим образом:
- После нанесения на кожу в месте повреждения активные компоненты начинают всасываться в глубокие ткани.
- Природные вещества связываются с нервными рецепторами всех слоев организма.
- Нервные рецепторы активизируются, сенсибилизируются и становятся невосприимчивы к болевым стимулам.
- Уменьшается болевая импульсация по проводящим путям от места повреждения в головной мозг.
- Согревающее действие позволяет средству усилить местное к
64Pcs Медицинский пластырь для суставов Пластырь от ревматоидного артрита Медицинские пластыри Лечение мышц Массаж спины Облегчение боли K00408 | гипс медицинский | гипсовый пластырь

Китайский обезболивающий пластырь – это гибкий обезболивающий пластырь.
После нанесения ингредиенты проникают в кожу и впитываются, таким образом стимулируя кровообращение в области боли.
Продукт обеспечивает быстрое и продолжительное обезболивание и комфорт на несколько часов.
Гибкий материал среднего размера, подходящий для снятия боли в мышцах спины, боли в коленных суставах, замороженных плечах шеи, боли в запястье, утомляемости рук, ревматоидного артрита.
Вы можете отрезать пластырь любого размера, который будет соответствовать месту вашей боли!
Структура и материал:
Состоит из керамического порошка для дальнего ИК-диапазона, медицинского PSA, нетканого материала, разделительной бумаги и т. Д.
Направление:
Помощь в лечении боли в шее, периартрита плеча, растяжения поясничных мышц, грыжи поясничного диска, боли в коленном суставе.
Как использовать:
1. Очистите и высушите пораженный участок.
2. Удалите пластиковую подложку с одной стороны пластыря.
3. Разгладьте ту сторону в том месте, где вы хотите обезболить.
4. Удалив вторую половину пластиковой основы, разгладьте оставшуюся часть пластыря на болезненной области.
Один пластырь можно использовать в течение 2-3 дней, перед нанесением следующего пластыря должен быть интервал 3-5 часов, курс – 5 штук, для лучшего результата рекомендуется использовать 3-4 курса.
Прекратите использование и обратитесь к врачу, если:
1. Возникла сыпь, боль или сильное раздражение кожи.
2. Условия ухудшаются.
3. Симптомы сохраняются более 7 дней или проходят и снова появляются в течение нескольких дней.
1. Мы фабрика напрямую, с лучшими ценами, высоким качеством и быстрым производством. Падение и оптовая продажа приемлемы, пожалуйста, отправьте мне сообщение, если у вас большое количество. Спасибо!
2. Мы можем отметить посылку как ПОДАРОК.
3.Мы можем отправить вам фотографии продукта после оплаты
4. Мы всегда отправляем вам посылку без розничной коробки, пожалуйста, внимательно посмотрите ее, прежде чем размещать заказ и производить оплату.
Для друга из России и друга из Украины:
, пожалуйста, оставьте свое полное имя (имя, отчество и фамилию) и правильный адрес (номер квартиры, улица, город, регион и страна) при оплате
Внимание:
Если вы Если у вас есть какие-либо вопросы о размере, цене и стоимости доставки, пожалуйста, свяжитесь с нами, вместо того, чтобы открывать спор или оставлять отрицательный отзыв.Большое спасибо!




пластырей тигровые пластыри как массаж снимают боль лечение пластырь расслабляют мышцы артрит детумесценция обезболивающий пластырь | пластырь | гипс тигровый пластырь боль
…………….
Узнать больше Точно количество И точную информацию о ценах, пожалуйста, проверьте по ссылке:
У нас бесплатная доставка авиапочтой Китая (если общий вес менее 2 кг)!
Конечно, если больше 2 кг, мы бесплатно доставим по EMS / DHL и так далее!
(Пожалуйста, проверьте детали товара, что вы видите, только то, что вы получаете, пожалуйста, предлагайте цену) !
Покупатель несет ответственность за уплату любых налогов или пошлин своей страны.
Пожалуйста, свяжитесь с нами, если у вас есть вопросы !!!
Прямая доставка!
1. Вы можете свободно показывать своим клиентам все наши фотографии.
2. Отправьте нам адрес доставки вашего клиента при размещении заказа и сообщите нам свои точные требования (вы также указываете адрес доставки вашего клиента непосредственно в вашем заказе)
3. Это просто, быстро и максимально удобно для вашего бизнеса.
Приветствуем ваш пробный заказ и ваши отзывы!
Мы будем рады стать вашим агентом по закупкам на китайском рынке!
Наш магазин и офис находятся в международном товарном городе — YIWU China!
Думаю, вы знаете, что YIWU – это Океан товара!
Мы поможем Вам и Вашему клиенту в поиске любимых товаров.
Конечно, предложите вашу конкурентоспособную цену, хорошее качество и хорошее обслуживание!
.Перцовый пластырь / пластырь для снятия боли при артрите, лучше, чем пластырь Salonpas Hot Capsicum
Перцовый пластырь / обезболивающий пластырь от артрита, лучше, чем пластырь для горячего перца Salonpas
доставка
1. International Express
Для минимального заказа (от 2 до 5 центнеров) мы рекомендуем вам отправить товар международной экспресс-доставкой (доступны DHL, FedEx, UPS, TNT и т. д.). Товар будет отправлен в течение 10-15 дней после получения полной оплаты.
2. Воздушный транспорт
Мы рекомендуем вам доставить товар по воздуху от 5 до 10 каратов. Товар будет отправлен в течение 15-30 дней после получения полной оплаты.
3. Морская перевозка
Более 10 центов мы рекомендуем вам отправить морем. Товар будет отправлен в течение 30-45 дней после получения полной оплаты.
Волшебный обезболивающий пластырь, пластырь для снятия боли в мышцах, для снятия боли при артрозе точечный массаж | патчи патчи | патчи от боли в мышцах

НОВЫЕ И СТАРЫЕ КЛИЕНТЫ!
Каждый товар, на который вы можете сделать ставку, разместите заказ после оплаты!
Мы отправим товар и отправим вам электронное письмо
Трек-номер в 1-3 рабочих дня (в праздничные дни будет задержка)!
Размер: 10 * 7 см
Цена указана за 1 штуку !!!
10шт = 1 упаковка
20шт = 2 упаковки
30шт = 3 упаковки
…………….
Простота использования !!!
Магия !!!
Как пользоваться?
1. Перед нанесением пластыря вымойте руки.
2. Очистите и высушите пораженный участок.
3. Согните пластырь и отсоедините пленку, чтобы обнажить часть клейкой стороны.
4. Нанесите липкую сторону непосредственно на кожу в пораженном месте.
5. Снимите пластиковую пленку, сдвинув назад
6. Нанесите только 1 пластырь на пораженный участок, затем его можно оставить на 8-12 часов.
7. После снятия повязки вымойте руки.
8. Если боль повторяется через 8–12 часов после нанесения первого пластыря, можно наложить второй пластырь. Пожалуйста, удалите первый патч перед применением нового.
Разное количество и другая цена, уточняйте детали!
Узнать больше Точное количество и точную информацию о цене, пожалуйста, проверьте ссылку:
https://www.aliexpress.com/store/group/Massage-and-Slimming/910391_211539078.html?spm=2114.8147860.0.0.QXP0er


Мы Бесплатная доставка авиапочтой Китая (если общий вес менее 2 кг)!
Конечно, если больше 2 кг, мы бесплатно доставим по EMS / DHL и так далее!
(Пожалуйста, проверьте детали товара, что вы видите, только то, что вы получаете, пожалуйста, предлагайте цену) !
Покупатель несет ответственность за уплату любых налогов или пошлин своей страны.
Пожалуйста, свяжитесь с нами, если у вас есть вопросы !!!
Прямая доставка!
1. Вы можете свободно показывать своим клиентам все наши фотографии.
2. Отправьте нам адрес доставки вашего клиента при размещении заказа и сообщите нам свои точные требования (вы также указываете адрес доставки вашего клиента непосредственно в вашем заказе)
3. Это просто, быстро и максимально удобно для вашего бизнеса.
Приветствуем ваш пробный заказ и ваши отзывы!
Мы будем рады стать вашим агентом по закупкам на китайском рынке!
Наш магазин и офис находятся в международном товарном городе — YIWU China!
Думаю, вы знаете, что YIWU – это Океан товара!
Мы поможем Вам и Вашему клиенту в поиске любимых товаров.
Конечно, предложите вашу конкурентоспособную цену, хорошее качество и хорошее обслуживание!
.















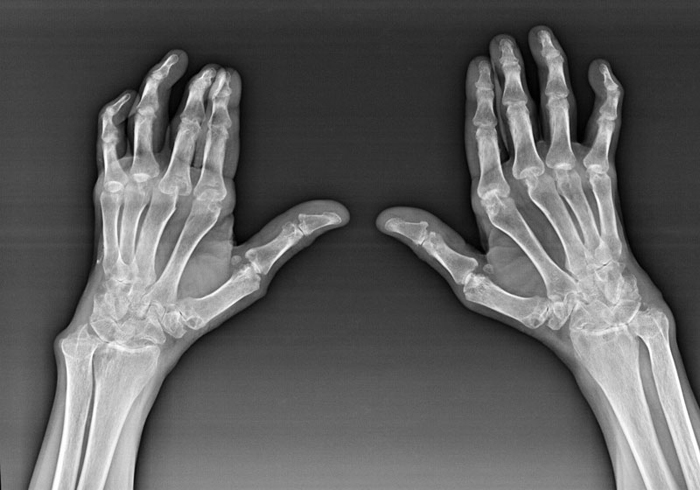
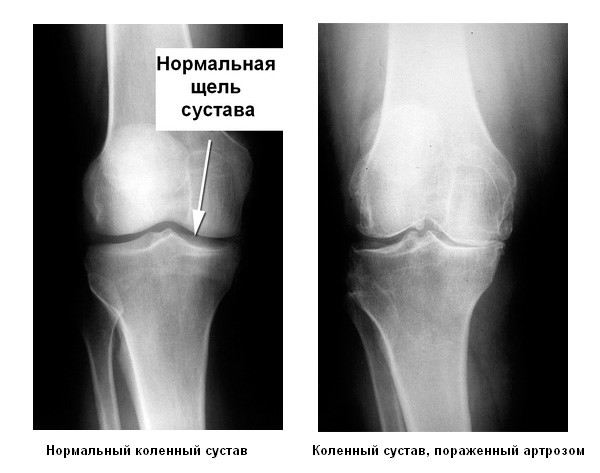

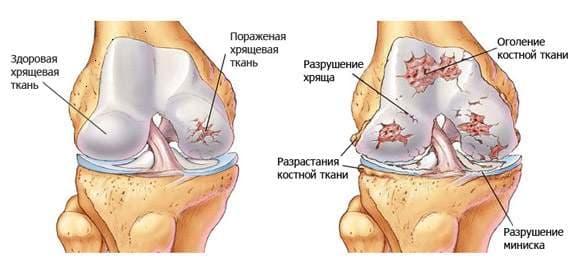
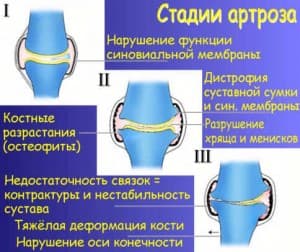











 Загрузка…
Загрузка… Артрит является ревматическим заболеванием, имеющим воспалительный характер. Во время заболевания у пациента поражаются кисти, стопы, колени и шея. При пальпации ощущаются боли, кожные покровы в месте поражения опухают. В области нарушенного сустава повышается локальная температура тела.
Артрит является ревматическим заболеванием, имеющим воспалительный характер. Во время заболевания у пациента поражаются кисти, стопы, колени и шея. При пальпации ощущаются боли, кожные покровы в месте поражения опухают. В области нарушенного сустава повышается локальная температура тела. Если врач диагностирует артрит, значит у пациента скорее всего имеется внутренний конфликт с самим собой. Данный вид заболевания может возникать у излишне строгих к себе людей, которые не могут полноценно расслабиться и не умеют выражать собственные желания.
Если врач диагностирует артрит, значит у пациента скорее всего имеется внутренний конфликт с самим собой. Данный вид заболевания может возникать у излишне строгих к себе людей, которые не могут полноценно расслабиться и не умеют выражать собственные желания. Артроз также является хроническим заболеванием суставов, но, в отличие от артрита, протекает без воспалительных процессов. Пациенты с данным диагнозом чаще всего испытывают сильные боли в утренние часы после пробуждения. Чтобы пораженные суставы на протяжении дня работали полноценно, требуется некоторое время. Если у человека артроз, суставы теряют подвижность, а в момент передвижения могут издавать хруст.
Артроз также является хроническим заболеванием суставов, но, в отличие от артрита, протекает без воспалительных процессов. Пациенты с данным диагнозом чаще всего испытывают сильные боли в утренние часы после пробуждения. Чтобы пораженные суставы на протяжении дня работали полноценно, требуется некоторое время. Если у человека артроз, суставы теряют подвижность, а в момент передвижения могут издавать хруст. Среди основных причин развития болезни психосоматика выделяет частые стрессовые ситуации и длительные переживания. Из-за психологических и эмоциональных изменений в организме постоянно повышается уровень кортикостероидных гормонов в кровеносных сосудах.
Среди основных причин развития болезни психосоматика выделяет частые стрессовые ситуации и длительные переживания. Из-за психологических и эмоциональных изменений в организме постоянно повышается уровень кортикостероидных гормонов в кровеносных сосудах.












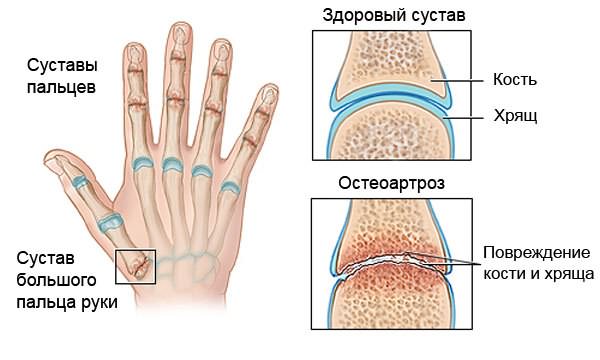








 устранение первоначальной причины патологии;
устранение первоначальной причины патологии;


 Чтобы избежать патологий поясничного отдела позвоночника, следует записаться в бассейн, так как плавание практически не оказывает нагрузки на позвоночный столб, но прекрасно укрепляет мышцы.
Чтобы избежать патологий поясничного отдела позвоночника, следует записаться в бассейн, так как плавание практически не оказывает нагрузки на позвоночный столб, но прекрасно укрепляет мышцы. ЛФК
ЛФК Артроз
Артроз Митохондрия
Митохондрия Капсаицин
Капсаицин Трамадол
Трамадол Артроз – это разрушение структуры суставного хряща, которое часто приводит к инвалидности пожилых людей. Боль в коленях при артрозах известна многим и все стараются помочь себе без операции. Лекарственные препараты приносят лишь временное облегчение. Внутрисуставное введение гормонов на короткий срок снимает боль, но суставная поверхность разрушается ещё быстрее. Недавно была придумана PRP терапия суставов для лечения с помощью собственных тканей пациента, которая значительно улучшает течение заболевания и задерживает разрушение суставного хряща. Данный вид лечения относится к регенеративной медицине, то есть восстанавливающей поражёние суставных тканей, а не только устраняющей болезненные симптомы. Эта технология стала инновационным прорывом для лечения артрозов, она практически не имеет противопоказаний и обладает отличным обезболивающим эффектом.
Артроз – это разрушение структуры суставного хряща, которое часто приводит к инвалидности пожилых людей. Боль в коленях при артрозах известна многим и все стараются помочь себе без операции. Лекарственные препараты приносят лишь временное облегчение. Внутрисуставное введение гормонов на короткий срок снимает боль, но суставная поверхность разрушается ещё быстрее. Недавно была придумана PRP терапия суставов для лечения с помощью собственных тканей пациента, которая значительно улучшает течение заболевания и задерживает разрушение суставного хряща. Данный вид лечения относится к регенеративной медицине, то есть восстанавливающей поражёние суставных тканей, а не только устраняющей болезненные симптомы. Эта технология стала инновационным прорывом для лечения артрозов, она практически не имеет противопоказаний и обладает отличным обезболивающим эффектом. Технология лечения
Технология лечения На 2019 год это единственная легальная, официально зарегистрированная технология получения стромально-васкулярной фракции в России. Метод разработан и внедрён компанией Arthrex – мировым лидером в области медицины спорта высоких достижений. Мы используем только 100% оригинальные одноразовые расходные материалы — набор для липоаспирации Tulip, двойные шприцы ACA-ACP, центрифугу Hettich Rotofix 32a, стерильное одноразовое бельё.
На 2019 год это единственная легальная, официально зарегистрированная технология получения стромально-васкулярной фракции в России. Метод разработан и внедрён компанией Arthrex – мировым лидером в области медицины спорта высоких достижений. Мы используем только 100% оригинальные одноразовые расходные материалы — набор для липоаспирации Tulip, двойные шприцы ACA-ACP, центрифугу Hettich Rotofix 32a, стерильное одноразовое бельё.



 PRP в лечении артроза
PRP в лечении артроза











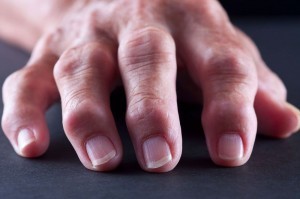 Артроз рук, симптомы и лечение которого будут подробно рассмотрены в нашей статье, представляет собой дегенеративное заболевание, поражающее межфаланговые суставы кистей. Мозолистые руки с деформированными узловатыми пальцами и шишками на них нередко называют натруженными, полагая, по-видимому, что причина такого состояния в излишнем трудолюбии их владельца. Так ли это на самом деле? Какова истинная причина скрюченных пальцев, можно ли её устранить и вернуть подвижность рукам?
Артроз рук, симптомы и лечение которого будут подробно рассмотрены в нашей статье, представляет собой дегенеративное заболевание, поражающее межфаланговые суставы кистей. Мозолистые руки с деформированными узловатыми пальцами и шишками на них нередко называют натруженными, полагая, по-видимому, что причина такого состояния в излишнем трудолюбии их владельца. Так ли это на самом деле? Какова истинная причина скрюченных пальцев, можно ли её устранить и вернуть подвижность рукам?