Защемление мениска лечение: Защемление мениска
Защемление мениска: симптомы, лечение, профилактика medicalexp.ru
Защемлен мениск
Травматическая патология, при которой хрящевая ткань смещается, а любые движения колена ограничиваются — ущемление мениска. Травма часто встречается у молодых активных людей и спортсменов. Людям преклонного возраста тоже свойственно это заболевание. Тотальное обездвиживание коленного сустава — основной симптом болезни. Разгибание и сгибание ноги сопровождается острой пронзительной болью.

Причины заболевания
Защемление произойдет только тогда, если до этого уже были повреждения сустава. Свежие и давно забытые травмы, могут стать причиной заболевания. Причины появления защемления следующие:
- травмы при прямых ударах;
- повреждение при больших физических нагрузках;
- ранее полученные, не долеченные травмы.
Вернуться к оглавлению
Основные симптомы заболевания
Заболевание имеет похожие показатели с другими суставными болезнями. По истечении 10—15 дней можно будет точно определить проблему. Для защемления характерны следующие симптомы:
 При такой патологии человек испытывает трудности во время подъема по лестнице.
При такой патологии человек испытывает трудности во время подъема по лестнице.
- боль при физических нагрузках;
- повышенная температура в области повреждения;
- сложность при спуске и подъеме по лестнице;
- увеличенное коленное сочленение;
- болевые ощущения при сгибании колена;
- характерный хруст, который сопровождается болью.
При появлении характерных признаков защемления мениска, нужно оказать первую помощь пострадавшему. Обеспечить покой, приложить лед и наложить эластичный бинт на поврежденный сустав.
Диагностика
В домашних условиях определить защемление мениска коленного сустава не получится, потому что не всегда можно ощутить боль. При появлении первых признаков, стоит обратиться к специалисту. Если доктор обнаружит повреждение мениска коленного сочленения, то пациент будет направлен на ультразвуковое исследование или же рентген. После этого будет установлен правильный диагноз.
Последствия
При защемлении мениска, пациент может не обратиться к травматологу, а воспримет это за обычный ушиб. По истечении нескольких дней боль проходит, но проблема остается, при этом болезнь продолжает разрушать целостность сустава. Если наблюдается незначительная боль, затрудненное движения, отечность — нужно обратиться к врачу. Это может оказаться надрывом и даже разрывом мениска. Игнорирование заболевания приведет к деформации и артрозу.
Лечение защемления мениска коленного сустава
После травмы, мениск изменит расположение, а может и совсем разорваться. Уже после тщательного обследования, доктором будет выбран метод устранения недуга. Существует два способа терапии:
При операции мениск сшивают или же удаляют, все зависит от стадии повреждения. В особых случаях медики проводят пересадку хряща. Он может быть донорским или искусственно изготовленным. Восстанавливается колено через несколько месяцев. Хирургический метод применяют в следующих ситуациях:
 Сильное повреждение хряща требует оперирования.
Сильное повреждение хряща требует оперирования.
- Мениск совсем разорвался.
- Коленный сустав полностью блокирован.
- Костные, суставные и хрящевые ткани сильно повреждены.
К консервативному методу относят:
Медикаментозная терапия
Обезболивают колено, втирая мази: «Доларен», «Фаниган Фаст», «Диклофенак», «Долгит». Если боли ограничивают движение, непосредственно в сустав вводят «Остенил». Уже после первого укола будет заметен результат. Лечение будет эффективным, если при защемлении пройти полный курс терапии, который включает минимум 5 инъекций. Хондропротекторы помогут восстановить ткани хряща. Одним из таких препаратов есть «Алфлутоп». В его состав входит хондроитин и глюкозамин. Принимаются они внутрь и наружно, в виде мази. Выздоровление наступит, если непрерывно использовать препарат на протяжении 3—4 месяцев.
Физиотерапия
Травматологи считают, что при защемлении можно применять физиопроцедуры. Этот метод включает в себя:
 При такой патологии допустима терапия массажем.
При такой патологии допустима терапия массажем.
- лечебную гимнастику;
- массаж,
- физиопроцедуры.
Одним из эффективных способов при защемлении мениска считается ударно-волновая терапия. Звуковые импульсы, которые направлены на ткани сустава, улучшают циркуляцию крови и усиливают движение лимфы в участке лимфатической системы. После процедуры пройдут боли, спазмы. Связки будут более эластичными, клетки начнут восстанавливаться, затем последует выздоровление. Этот метод терапии даст возможность пациенту вернуться к нормальной жизни.
Народная медицина
В домашних условиях, если повреждение незначительное, следует использовать компрессы из прополиса, спирта, меда, медицинской желчи, лекарственных трав, лечебной грязи. Прополис можно применять не только в виде спиртового компресса. Смешав его со сливочным маслом, получится паста, принимать которую нужно 1 раз в день, перед едой. Все рецепты несложные в приготовлении и результат будет положительным.
Способ терапии зависит от оперативности пациента. Чем раньше он обратится в больницу, тем быстрее наступит выздоровление и легче пройдет реабилитация.
Профилактика
Чтобы предупредить защемление, нужно своевременно пройти обследование. Также важно правильно питаться и контролировать вес. Если организм нуждается в витаминах и минералах, следует принимать определенные препараты, которые обеспечат нормальное функционирование колена. Кроме этого, нужны микроэлементов. Люди, которые подвержены воздействиям больших физических нагрузок, врачи советуют пользоваться наколенниками, эластичными бинтами, бандажами.
Ущемление мениска
Результатом чрезмерных физических нагрузок или травм может быть защемление мениска (менисцит), сопровождающееся блокадой коленного сустава и сильной болью. При появлении первых признаков следует срочно начать лечение. Иначе заболевание примет хроническую форму и восстановить нормальные движения будет невозможно. Запущенный недуг может принять форму артроза, привести к деформации колена, полному разрушению хряща и суставных поверхностей.
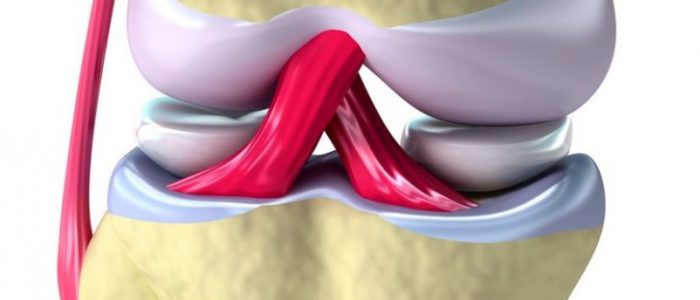
Этиология и патогенез
Колено — самый большой и сложный сустав, в котором соединяются чашечка, большеберцовая и бедренная кости. В месте сочленения поверхности покрыты скользящей хрящевой тканью, уменьшающей силу трения и обеспечивающую сгибание ноги. Между костями располагаются латеральный и медиальный мениски. Внешний хрящ более подвижен, а внутренний имеет крепкую фиксацию из-за близкого расположения связок и сухожилий, поэтому на него приходится более 60% всех травм. В менисках практически отсутствуют нервные окончания и кровеносные сосуды, что позволяет человеку свободно наступать на ногу. Однако при повреждении, из-за недостаточного поступления крови, хрящевидная прокладка без врачебной помощи не срастается.
Коленные мениски — серповидной формы хрящи из гладкой и упругой ткани, располагающиеся между бедренной и большой берцовой костью. Основной задачей служит смягчение нагрузки на колено при различных видах физической активности.
Ущемление мениска происходит при падении, прыжках, ударе или при внезапном скручивающем движении, если при смещении суставных поверхностей его часть зажимается между костями, и колено фиксируется в согнутом положении. Любая попытка его разогнуть сопровождается сильной болью. Менисцит коленного аппарата может быть у людей разного возраста. В группе риска находятся спортсмены, а также пожилые люди, так как по мере старения организма в мениске происходят дегенеративные изменения, увеличивающие вероятность его защемления при самых незначительных травмах.
Симптомы защемления мениска
 Боль и скованность в колене основные симптомы защемления.
Боль и скованность в колене основные симптомы защемления.
Основной симптом — периодически появляющаяся при некоторых движениях блокировка коленного сустава (невозможность выпрямить колено), сопровождающаяся острой локализованной болью с наружной или внутренней стороны.
Вернуться к оглавлению
Диагностика
Определить защемление непосредственно сразу после травмы проблематично, так как повреждение мениска маскируется за ушибом колена. Диагноз выясняется врачом при появлении устойчивых специфических симптомов, и не требуют дополнительных анализов. Однако пациенту назначается рентгенологическое или ультразвуковое исследование коленного сустава, чтобы исключить возможные сопутствующие повреждения костей, связок или надколенника.
Лечение заболевания
В большинстве случаев защемленный между хрящами колена мениск восстанавливается терапевтическими методами без оперативного вмешательства.
 Лечение защемления в основном проходит с помощью мануальной терапии.
Лечение защемления в основном проходит с помощью мануальной терапии.
Лучшая консервативная методика для высвобождения мениска от зажатия хрящами и разблокировки колена — вправление сустава при помощи мануальной терапии. Проблема исправляется компетентным терапевтом или травматологом всего за несколько сеансов.
Вернуться к оглавлению
Профилактика
Для укрепления мышц и суставов важно правильное и сбалансированное питание. Следует контролировать вес тела, чтобы избежать дополнительной нагрузки на сочленения. Если организм получает недостаточно витаминов с пищей, то рекомендуется прием специальных препаратов. Во время соревнований и тренировок, чтобы избежать травмирования колена, спортсменам рекомендуется защита в виде специальных фиксирующих бандажей или наколенников.
Ущемление мениска коленного сустава: основные причины и профилактика заболевания
Когда человек занимается физическими нагрузками, это отражается на его суставах. При слишком напряженных физических упражнениях иногда происходит защемление мениска, что может проявляться в виде болезненных ощущений, а также блокировке коленных суставов. Как только вы заметили первые признаки проявления защемления мениска, необходимо оперативно начать лечение, предварительно пройдя диагностику. Это является крайне важным, поскольку болезненные ощущения могут быстро перейти в хроническую стадию, и после этого восстановить нормальное передвижение уже будет достаточно тяжело, в некоторых случаях – практически невозможно. По этой причине необходимо как можно быстрее обратиться за помощью к специалисту.
Что происходит в коленном суставе при защемлении в области мениска
В коленном суставе полностью отсутствуют нервные окончания, очень мало кровеносных сосудов, поэтому человеку легко переступать с ноги на ногу при ходьбе, он не замечает тех нагрузок, которые возникают, когда он передвигается. С одной стороны это хорошо, потому что человек не чувствует дискомфорта в нормальном здоровом состоянии. Однако в случае повреждения коленного сустава кровь поступает в колено в недостаточном количестве, отсюда возникает ситуация, при которой хрящевидная прокладка не срастается и для нормализации суставов необходима врачебная помощь.
Ущемление мениска коленного сустава может произойти при получении травм, случайном резком скручивании сустава, при падении или другом сильном ударе. Не стоит пробовать самостоятельно привести его в прежнее здоровое состояние, поскольку по незнанию вы можете нанести себе дополнительные увечья. Лучше всего сразу вызвать доктора или обратиться в ближайший медицинский пункт. Любая попытка самостоятельно разогнуть сустав будет сопровождаться достаточно сильной болью.
Риск защемления мениска существует практически у всех людей. Сюда входят как люди, которые физически себя нагружают по минимуму, но из-за неловких движений или непредвиденных ситуаций могут случайно повредить коленный сустав, так и профессиональные спортсмены, которые в процессе тренировок могут не рассчитать величину нагрузок. Также сюда можно причислить и людей преклонного возраста, поскольку в силу изношенности организма вероятность возникновения различных повреждений у пожилого человека велика.
Симптоматика недуга
Симптомы защемления мениска коленного сустава могут быть разные. Распознать наличие защемления мениска можно по нескольких очевидным признакам, среди которых выделяют следующие:
- в качестве главного признака защемления выступает периодическая блокировка сустава, то есть возникают моменты, когда человек не может свободно согнуть или разогнуть ногу;
- возникает сильная ноющая боль в области поврежденного коленного сустава, причем она может проявляться как с внешней, так и с внутренней стороны;
- когда происходит защемление в области мениска, то в суставе может скапливаться жидкость из сосудов, порой в ней даже присутствует кровь, а это проявляется в отечности колена или его покраснении, поэтому существует возможность визуально распознать появление подобных нарушений;
- при защемлении мениска часто у человека повышается температура, ухудшается общее состояние здоровья;
- в случае получения какой-либо травмы человек часто ощущает неуверенность при ходьбе или попытке согнуть конечность, поскольку он чувствует появление инородного тела в коленной чашечке;
- попытки надавить на колено нередко сопровождаются болезненными ощущениями.
Как проводится диагностика защемления мениска
Опознать защемление не всегда получается сразу, довольно часто после получения травмы он маскируется под обыкновенный ушиб.
Однако если болевые ощущения доставляют дискомфорт и являются постоянным явлением, то стоит незамедлительно обратиться к врачу за медицинской помощью, поскольку любое промедление грозит усугублением ситуации.
Врач определяет наличие защемления мениска по устойчивым проявлениям одного или нескольких симптомов. Тогда доктор назначает пациенту рентген или ультразвуковое исследование состояния коленного сустава.
В ходе проведения диагностики могут быть выявлены также и сопутствующие повреждения, например, травмы костей или связок.
Как происходит лечение защемления мениска

Одним из самых распространенных и эффективных способов лечения является мануальная терапия, при которой проводится вправление коленного сустава. Буквально в течение нескольких сеансов у компетентного специалиста колено приходит в норму. Но если возникает ситуация, при которой невозможно провести вправление сустава вручную, то это осуществляют при помощи специальной техники, аппаратной транзакции. Такой подход дает достаточно хорошие результаты, но при его применении заживление колена происходит в разы дольше.
С целью устранения первопричины появления защемления мениска, назначают специальные восстанавливающие процедуры, которые проводятся при помощи лазера, магниотерапии или с применением ультразвука. Когда отечность или покраснения сходят очень медленно, назначаются внутривенные инъекции, а также противовоспалительные препараты.
После проведения необходимых лечебных процедур эффект закрепляется препаратами с содержанием гиалуриновой кислоты, делаются различные массажи и гимнастика.
Однако если при защемлении мениска произошло повреждение тканей (костных, хрящевых или суставных), то рекомендуется хирургическое вмешательство.
Профилактические мероприятия

После того, как болезнь отступила, необходимо провести профилактические процедуры. В первую очередь, важно правильное и сбалансированное питание.
При составлении режима приема пищи важно учесть, что необходим также и контроль веса пациента, потому как сразу после лечения необходимо избегать излишних нагрузок на коленный сустав.
В случае если организм получает недостаточное количество полезных веществ, витаминов и минералов, то можно принимать еще и специальные препараты, которые компенсируют отсутствие нужных элементов.
Спортсменам рекомендуется использовать защиту в виде фиксирующих средств – наколенников или бандажей.
Реактивный артрит у детей
Реактивный артрит в коленном суставе у ребенка может возникнуть из-за инфекционных заболеваний. Часто артрит возникает у детей вследствие перенесения различных кишечных инфекций или наличия микроорганизмов, которые способны спровоцировать болезнь. Довольно типичной ситуацией является то, что возбудителями являются домашние животные. И в этом случае заболевание продолжительное время может не давать о себе знать.
Реактивный артрит коленного сустава у детей может проявиться в виде инфекций мочевыводящих путей, и они нередко могут нести с собой поражение слизистой глазных яблок. Также могут проявляться аллергические реакции и частое повышение температуры тела.
Помимо этого распространено использование препаратов, которые активизируют и укрепляют иммунную систему ребенка.
Как лечить защемление мениска коленного сустава?
Защемление мениска коленного сустава — одна из форм травматических патологий. Часть хрящевой ткани в результате смещения или надлома попадает между структурами сустава, ограничивая его движение. Защемление чаще встречается у активных молодых людей и спортсменов, но и у пожилых нередко выявляют это состояние.
Ущемление — результат регулярной или чрезмерной нагрузки на сустав или травмы. Определить его несложно, так как главный симптом — блокада коленного сустава. Человек не может полностью ни согнуть, ни разогнуть ногу. Любые попытки сделать это вызывают сильную боль.
Симптомы и осложнения
Защемление мениска — это, прежде всего, блокада колена. Помимо этого пациент испытывает острую боль. Кожа в проблемнойобласти может покраснеть. В некоторых случаях развивается отек. Травмы сустава не обязательно сопровождаются нарушением целостности хрящевой ткани. Но не исключены разрывы или надрывы мениска, растяжения или разрывы связок. В некоторых случаях хрящ поврежден настолько сильно, что его необходимо удалить.
Как лечится?
Первоочередная задача — устранить блокаду сустава и восстановить его полную подвижность. Для этого откачивают излишки жидкости, которая скопилась в колене после травмы. Уколом вводят новокаиновый раствор — он снимает боль, благодаря чему больной сам распрямляет ногу. Как правило, это помогает избавиться от защемления. Если исцеления не произошло, то за лечение защемления мениска коленного сустава принимается хирург. Он с помощью нехитрых действий ставит сустав на место. Возможно, потребуется 3-5 подобных процедур. В самых сложных случаях сустав выправляют с помощью специального аппарата.
После того, как мениск встал на место, принимается ряд профилактических мер, которые призваны укрепить сустав и не допустить рецидива патологии. Для этого назначают:
- лечебную гимнастику и массаж;
- физиопроцедуры;
- ношение ортеза или бандажа;
- обезболивающие или противовоспалительные препараты.
Если защемление сопровождается другими патологическими состояниями (надрывом или разрывом мениска), назначают хондропротекторы, которые восстанавливают целостность хрящевой ткани, улучшают выделение смазки и укрепляют здоровье всего опорно-двигательного аппарата.
Цена лечения — это сумма разных составляющих. Прием врача-ортопеда, обследование, рентген, вправление сустава, профилактические и другие процедуры — тарифы на эти услуги в разных клиниках отличаются. Дешевле всего лечение обходится в государственных медучреждениях. Гораздо дороже — в европейских или израильских клиниках, где за одну услугу придется выложить не менее 150 евро.
Как лечить мениск: выбор способа лечения в зависимости от повреждения
Нередко при закрытых травмах колена повреждаются мениски – хрящевые прокладки, выполняющие амортизационные функции внутри сустава. При повреждении хрящей нет специфической симптоматики, возникающие признаки характерны для растяжения связок, вывихов и ушибов колена.
Природный амортизатор может надорваться, сместиться, разорваться на части, поэтому лечение мениска коленного сустава проводится после тщательного обследование пациента.

Выбор тактики лечения
В зависимости от вида травмы, возраста и состояния пациента врач-травматолог выбирает способ лечения: консервативный или оперативный.
Виды травм
- защемление мениска
- разрыв хряща
- отрыв от хряща его части
- микротравмы
- дегенеративные изменения хрящевой ткани
- менископатия
Для постановки диагноза врач опрашивает больного, осматривает поврежденное колено, применяет специфические болевые тесты. В качестве методов диагностики востребована рентгенография, позволяющая исключить перелом костей и УЗИ, дающее оценку состояния хрящей и связочного аппарата.
Более целесообразно использовать МРТ, позволяющую за одну диагностическую процедуру получить полную картину состояния всех элементов сустава и оценить, насколько сильно травмирован мениск колена.

Методы диагностики
- опрос больного и сбор анамнеза
- осмотр
- специфические болевые тесты
- рентгенография
- УЗИ (ультразвуковое исследование)
- МРТ (магнитно-резонансная томография)
Если произошло смещение хряща, то травматолог сможет быстро восстановить подвижность сустава, проведя репозицию (вправление) мениска. В дальнейшем больному будет рекомендовано ношение фиксирующей повязки, коленного бандажа или эластичного бинта на протяжении 2-3 недель. Во всех других случаях пациенту предстоит более длительная и многофункциональная терапия.
Первая помощь
Первая помощь оказывается сразу же после травмирования. Она включает полный покой конечности, иммобилизацию (обездвиживание) колена и наложение холодного компресса, который поможет меньше болеть поврежденному суставу. Для предотвращения или снятия отека больную ногу укладывают на возвышение.

Выбор способа лечения
При выборе способа лечения: консервативный или хирургический, а также места прохождения терапии: в стационаре или в домашних условиях, врач-травматолог оценивает совокупность параметров и выбирает более рациональное лечение мениска колена.
Параметры, влияющие на выбор способа лечения:
- тяжесть и характер травмы
- результаты обследования
- возраст пациента
- состояние хрящевой ткани
Возраст пациента при этом выборе выступает одним из основных параметров. Это связано с тем, что с возрастом количество коллагена в составе мениска снижается, ухудшается его питание. Хрящи теряют упругость, их структура становится слабее. У пациентов старше 45 лет редко встречается лечение мениска коленного сустава без операции, потому что минимальные шансы на то, что разрыв срастется самостоятельно.
» alt=»»>
При тяжелых травмах, сопровождающихся выраженным болевым синдромом, гемартрозом и блокадой сустава показана госпитализация. При легких повреждениях можно лечиться дома.
Не следует заниматься самодиагностикой и самолечением. Диагноз ставит только врач, и он же решает, как лечить мениск: в стационаре или в домашних условиях.
Симптомы и признаки повреждения мениска
Симптоматика, возникающая при травмах, зависит от тяжести поражения хрящевой ткани. Выделяют следующие виды повреждений:
Микротравмы. При незначительных разрывах, ушибах и повреждениях, затрагивающих внутренние структуры хряща, симптоматика минимальная либо вообще отсутствует. Подвижность колена сохраняется. Могут присутствовать небольшая болезненность, отечность, дискомфорт и щелчки в суставе при движении.
Разрыв. При этой травме имеет значение как размер разрыва, так и его расположение. Исходя из них, выбирается способ лечения. Симптоматика также зависит от тяжести травмы, но всегда присутствует отечность, боли разной степени интенсивности, усиливающиеся при движении, ограничение подвижности сустава. При сильных разрывах может присоединиться гемартроз.

Отрыв части хряща. При этой травме мениск разрывается на несколько частей, при этом оторванный кусочек может остаться на своем месте или попасть в полость сочленения. При смещении мениска всегда происходит блокировка сустава. Это серьезная травма, протекающая с сильным болевым синдромом, отеком, гемартрозом, потерей подвижности. Для ее устранения используют только хирургическое лечение.
Защемление. При этой травме хрящ сохраняет свою целостность, но смещается в полости сустава. Его смещение вызывает сильную боль и блокировку сустава, но для лечения достаточно провести репозицию (вправление) мениска.
Консервативное лечение
Если произошло защемление, компрессия (сдавливание), ушиб или небольшой надрыв, проводится консервативное лечение мениска без операции. Может понадобиться пункция сустава для удаления скопившегося экссудата. Необходимо избегать излишней нагрузки на сустав, в некоторых случаях применяется временное ограничение подвижности сроком не более 3-х недель.
При длительном обездвиживании сочленения происходит слипание хрящевых поверхностей, приводящее к контрактуре сустава и вызывающее стойкое ограничение амплитуды движений.
» alt=»»>
Лечение включает:
- хондропротекторы (артра, глюкозамин, эльбона, хондроитина сульфат и др.)
- НПВС (мелоксикам, найз, ибупрофен, диклофенак и пр.)
- обезболивающие препараты
- физиопроцедуры
- ЛФК
Если сильно болит мениск, то назначаются обезболивающие препараты широкого спектра. Комплексное медикаментозное лечение включает в себя нестероидные противовоспалительные средства (НПВС) в виде таблеток, мазей, инъекций и хондропротекторы. Они помогают снять боль, воспаление и восстановить хрящевую ткань.
Для достижения устойчивого эффекта хондропротекторы следует пить не менее 3-х месяцев. Не нужно заниматься самолечением и принимать препараты без назначения лечащего врача.

Восстановление мениска будет проходить быстрее, если к медикаментозному лечению добавить физиопроцедуры, ЛФК и массаж. Физиотерапевтическая составляющая включает укрепляющую мышцы бедра миостимуляцию, а также лазеротерапию и магнитотерапию, улучшающие обменные процессы в клетках. Параллельно с вышеперечисленными способами лечения можно применять в домашних условиях рецепты народной медицины, самыми популярными из которых служат компрессы, настойки и хвойные ванны.
Хирургическое лечение
Если консервативными методами вылечить мениск не удалось или есть признаки тяжелого поражения хряща, прибегают к оперативному лечению. Тяжелые травмы: отрыв части мениска, глубокий разрыв, раздробление служат показанием для хирургического вмешательства. В зависимости от характера повреждения, наличия осложнений, возраста пациента оперативное лечение может проводиться различными способами:
- полное или частичное удаление (менискэктомия)
- сшивание (восстановление) мениска
При отрыве небольшой части ее удаляют, а край хряща выравнивают. Полная менискэктомия показана при выраженных дегенеративных изменениях хряща. Она является очень травматичной операцией и приводит к артрозу. Сшивание и восстановление мениска применяется для лечения разрывов только у пациентов не старше 45 лет при условии отсутствия дегенеративных процессов в хряще.
» alt=»»>
Народные методы лечения
При небольших микротравмах и незначительных повреждениях хрящевой ткани хорошим дополнением к медикаментам станет лечение мениска народными средствами. Домашние препараты изготавливаются из натуральных компонентов и оказывают деликатное воздействие на пораженный участок.
Необходимо помнить, что народные методы лечения – это симптоматическая терапия, не воздействующая на причину болезни. Они могут смягчить симптомы, снять признаки отечности, снизить болевые ощущения, но не смогут восстановить структуру сильно поврежденного мениска.
В домашних условиях для снятия отечности, улучшения кровообращения и питания сочленения используют согревающие компрессы. Для их приготовления используют листья лопуха, мякоть алоэ с медом, лук с сахаром, грязи из соленых источников. Перед применением состав для компресса нагревают до 36-37 °C и наносят на больное сочленение. Сверху колено обматывают пищевой пленкой, утепляют шерстяным шарфом и закрепляют. Компресс держат несколько часов (от 1-го до 3-4-х), иногда оставляют на всю ночь.

Смазывают колено различными настойками и накладывают утепляющую повязку. Процедуру можно повторять несколько раз в день по 20-30 минут. Для настоек используют полынь, чеснок, крапиву, листьев березы и пр. Положительный эффект оказывают хвойные ванны – они расслабляют мышцы, снимают отек, снижают болезненность, улучшают кровообращение.
Заключение
Травмы мениска расположены в очень большом диапазоне. Они могут проявляться в виде небольшого ушиба или полного разрыва хряща. Симптомы повреждений индивидуальны и зависят от многих факторов. Нелеченые травмы природного амортизатора могут стать причиной менископатии и артроза. Если у вас произошла травма колена, обязательно обратитесь к врачу. Он проведет необходимую диагностику, поставит диагноз и при необходимости назначит лечение.
Соблюдение всех предписаний лечащего врача позволит вылечить мениск и избежать осложнений, которые могут привести к необратимым изменениям в коленном суставе.
Защемление мениска коленного сустава | Суставы

Мениски в коленном суставе выполняют роль своеобразных стабилизаторов, ограничивающих мобильность, амортизирующих при движении и снижающих силу трения. На фоне артрита и других патологий, а также в результате перманентных травм формируется менисцит. Он характеризуется сильными болевыми ощущениями вследствие блокировки суставов.
Причины развития менисцита
Всякое повреждение мениска несет в себе риск развития недуга. Сама по себе довольно прочная и эластичная хрящевая пластина подвержена появлению микротрещин, а то и полному разрыву соединительных волокон в результате избыточных нагрузок.
В медицине выделяют следующие причины проблем с менисками:
— длительное пребывание тела в неудобном положении;
Хронический менисцит образуется при воздействии на колено хоть и небольшой, но несвойственной нагрузки. К воспалению также приводят частые острые травмы. Большую роль в такой ситуации играет своевременная диагностика.

Наиболее подвержены риску люди, занимающиеся различными видами спорта, особенно, командными, — футбол, регби, хоккей, баскетбол.
Травмоопасными, с этой точки зрения, являются занятия тяжелой и легкой атлетикой, фигурным катанием. Даже обычная велосипедная прогулка при неудачном стечении обстоятельств может привести к прогрессу воспалительного процесса.
Серьезную опасность несет в себе расслоение тканей хряща, появление эрозий и трещин. Деформация хрящевой пластины и структуры мениска не позволяет им выполнять роль амортизаторов. А при наличии застарелых повреждений на хряще образуется киста, что потребует проведение артроскопической операции.
Симптомы менисцита колена
Признаки манисцита на первоначальной стадии заболевания легко спутать с другими заболеваниями колена.
Поверхности костей давят на мениски, вызывая острые приступы боли.
Такая картина характерна при выполнении активных физических упражнений.
В первые часы после травмы ярко выражена отечность в области увечья.
Отек держится в течение двух недель. Если по истечении этого периода боль не унимается, а ступать на ногу не представляется возможным, то имеет смысл говорить о возможном травмировании менисков.

Поэтому сразу же после несчастного случая и появления первых симптомов необходимо обратиться к специалисту, который поставит точный диагноз.
Стоит отметить ряд особенностей, сопутствующих болевым ощущениям при менисците коленного сустава:
— Боль периодическая, накатывает «волнами»;
— Болевые ощущения концентрируются по бокам суставной щели;
— Характер увечья может быть двусторонним;
— Усиление происходит при любых нагрузках на поврежденный участок.
Болевой синдром препятствует мобильности сустава, в частности, при движении голени. Суставная щель закупоривается плотным образованием («валиком»), прощупывание этого участка является весьма болезненным. Наряду с припухлостями, может наблюдаться кратковременное покраснение кожных покровов.
После реактивных проявлений воспаления менисцит может перетечь в хроническую форму.
В это время отмечаются следующие симптомы:
- Резкая боль;
- Высокая температура в воспаленной области;
- Нарушение питания мышечной ткани;
- Ярко выраженный «щелчок» при сгибании колена;
- Выделение жидкости из мелких кровеносных сосудов;
- Увеличение объема коленного сустава.
Травмирование менисков не всегда отличается специфичными симптомами и может быть принято за растяжение или ушиб связок, артроз коленного сустава.
Сдавливанию или ущемлению подвергается наружный мениск из-за своей высокой подвижности, в то время, как зафиксированный в костной полости медиальный мениск страдает от разрывов.
Способы лечения менисцита
Сегодняшняя медицинская практика признает два вида мероприятий для лечения менисцита: консервативная терапия и оперативное вмешательство.
Стоит заметить, что излечение мениска требует анализа последовательности факторов, например, возраст пациента, род его деятельности, степень физической и спортивной активности. Выбрать способ терапии может только специалист.
Зачастую предпочтение отдается комплексному подходу, что помогает достичь требуемого результата.
Первоначальные действия обычно направлены на нейтрализацию причины травмы. Это может быть ушиб, защемление, растяжение, последствия старых повреждений. Затем лечащий врач должен проанализировать перспективы и направления последующего лечения.

Базисными тактиками при менисците коленного сустава являются:
— обездвиживание конечности путем тугого бинтования и наложения специальной лангеты на колено.
— лечебная физкультура и массаж;
Медикаментозное лечение
Лекарственные препараты помогают снять симптоматику менисцита. Они эффективно снимают воспаление и стимулируют заживление хрящевой ткани. Успешно применяются медикаменты общего и местного действия на организм.
Врачи назначают препараты:
- Противовоспалительные, нестероидного характера;
- Гормоны и витамины;
- Стимуляторы микроциркуляции;
- Анестетики.
Положительно зарекомендовали себя хондропротекторы. С их помощью происходит заживление поврежденных волокон, увеличивается объем и качество внутрисуставной жидкости.
Для достижения эффекта от регулярного приема хондропротекторов необходимо соблюдать определенную дозировку на протяжении весьма длительного времени, что приведет к ремиссии болезни менисков.
В поврежденную зону производят инъекции анестетиков умеренного действия. После удаления гипсовой повязки рекомендуется втирание противовоспалительных мазей.
Медикаментозная терапия относится к категории консервативных методов.
Физиотерапевтические процедуры
Использование физиопроцедур — один из главных компонентов при лечении менисцита коленного сустава. Они существенно дополняют воздействие медикаментозных препаратов.
Некоторые виды процедур целесообразно назначать в период иммобилизации нижней конечности. Пациенту предстоит пройти достаточно длинный курс реабилитации.
Физиотерапевтические процедуры включают:
— Минеральные и солевые воды;
Стоит отметить важность индивидуального подхода к каждому больному.
Это поможет подобрать наиболее действенный комплекс мероприятий в соответствующей ситуации, что поспособствует быстрому восстановлению. Физиотерапия проводится исключительно в условиях стационара.
Существуют определенные противопоказания. К ним относится активный инфекционный процесс, опухоли, сопутствующие заболевания, беременность. Частные рекомендации может дать врач-ортопед.
Массаж и ЛФК
С помощью массажа разогревают поврежденное место, улучшают кровообращение, ликвидируют спазмы в мышцах. Наблюдается обезболивающих эффект и повышение выработки суставной жидкости.
Врачи-физиотерапевты используют классические приемы: разминание, растирание, постукивание, поглаживание.
Наряду с ручным массажем, в ход идет использование механических вибромассажеров.
Каждый сеанс массажа включает в себя три части: вступительную, основную и заключительную.

В начале и в конце движения должны быть неспешными и легкими. Пик интенсивности приходится на основную часть, когда связки и мышцы достаточно разогреты.
Лечебная физкультура направлена на укрепление мышц и сохранения их функций путем восстановления процесса кровообращения. Выполнять гимнастические упражнения нужно в сидячем или лежачем положении. Ключевым моментом является регулярность занятий — до пяти раз в день на протяжении определенного времени.
По мере восстановления функций коленного аппарата комплекс упражнений меняется и усложняется. Осуществляется переход к тренажерам и гимнастике с утяжелителями. Структура упражнений определяется лечащим врачом с учетом индивидуальных характеристик и возможностей конкретного пациента.
Оперативное вмешательство
Хирургическая операция становится неизбежной при тяжелой форме менисцита, когда регрессивные процессы в хряще колена не могут быть остановлены консервативными методами.
Главная задача хирурга в такой ситуации — постараться сохранить мениск любыми возможными способами.
В предоперационный период проводится скрупулезное обследование пациента, вырабатывается тактика будущей операции.

При разрыве мениска производится его полное либо частичное удаление.
Операция проходит с применением специальной эндоскопической установки, включающей микрокамеру, экран и источник света.
Хирургические инструменты вводятся через крошечные отверстия в полость кости, а камера позволяет видеть всю оперируемую область изнутри.
В течение всей процедуры рана промывается специальным раствором. Артротомия или оперирование на открытом участке выполняется крайне редко. В экстренных случаях после резекции мениска происходит протезирование путем наложения пластины из полимерных материалов.
При продольном разрыве мениска шанс на скорейшее выздоровление очень высок. А вот повреждения, осложненные смещением, зарубцовываются крайне медленно. Последствия удаления хряща в таком случае могут быть весьма разными и непредсказуемыми.
Артроскопия мениска обладает рядом преимуществ, поскольку не оставляет больших шрамов, сокращает время пребывания больного в стационаре, гарантирует скорейшее восстановление. Необязательным также является наложение гипса для придания неподвижности ноге.
Срок послеоперационной реабилитации зависит от характера проведенной операции, восстановительные мероприятия проходят под надзором врача.
Народные методы
К народным методам стоит прибегать только при отсутствии смещения мениска. Большинство народных средств сводятся к применению горячих компрессов. Можно растопить медицинскую желчь, приложить ее к поврежденной области, утеплить подручными средствами и оставить на два часа.
Курс проводится в течение десяти дней, затем нужно сделать паузу примерно на пять суток. Продолжать применение метода исключительно в случае необходимости.
Медово-спиртовой бандаж прикладывают дольше, на протяжении двух месяцев.
Прекрасным народным средством является компресс из листьев лопуха. Их заворачивают вокруг колена и утепляют шерстяным материалом. Прикладывают подобную повязку на восемь часов, можно перед сном. Повторять процедуру следует до прекращения жалоб.
Залог успешной борьбы с менисцитом — своевременная и комплексная терапия. Надо сделать все, чтобы не допустить развитие осложнений. Современная медицинская практика позволяет успешно восстанавливать функцию суставов в полной мере.
Как лечить мениск: выбор способа лечения в зависимости от повреждения
Нередко при закрытых травмах колена повреждаются мениски – хрящевые прокладки, выполняющие амортизационные функции внутри сустава. При повреждении хрящей нет специфической симптоматики, возникающие признаки характерны для растяжения связок, вывихов и ушибов колена.
Природный амортизатор может надорваться, сместиться, разорваться на части, поэтому лечение мениска коленного сустава проводится после тщательного обследование пациента.

Выбор тактики лечения
В зависимости от вида травмы, возраста и состояния пациента врач-травматолог выбирает способ лечения: консервативный или оперативный.
Виды травм
- защемление мениска
- разрыв хряща
- отрыв от хряща его части
- микротравмы
- дегенеративные изменения хрящевой ткани
- менископатия
Для постановки диагноза врач опрашивает больного, осматривает поврежденное колено, применяет специфические болевые тесты. В качестве методов диагностики востребована рентгенография, позволяющая исключить перелом костей и УЗИ, дающее оценку состояния хрящей и связочного аппарата.
Более целесообразно использовать МРТ, позволяющую за одну диагностическую процедуру получить полную картину состояния всех элементов сустава и оценить, насколько сильно травмирован мениск колена.

Методы диагностики
- опрос больного и сбор анамнеза
- осмотр
- специфические болевые тесты
- рентгенография
- УЗИ (ультразвуковое исследование)
- МРТ (магнитно-резонансная томография)
Если произошло смещение хряща, то травматолог сможет быстро восстановить подвижность сустава, проведя репозицию (вправление) мениска. В дальнейшем больному будет рекомендовано ношение фиксирующей повязки, коленного бандажа или эластичного бинта на протяжении 2-3 недель. Во всех других случаях пациенту предстоит более длительная и многофункциональная терапия.
Первая помощь
Первая помощь оказывается сразу же после травмирования. Она включает полный покой конечности, иммобилизацию (обездвиживание) колена и наложение холодного компресса, который поможет меньше болеть поврежденному суставу. Для предотвращения или снятия отека больную ногу укладывают на возвышение.

Выбор способа лечения
При выборе способа лечения: консервативный или хирургический, а также места прохождения терапии: в стационаре или в домашних условиях, врач-травматолог оценивает совокупность параметров и выбирает более рациональное лечение мениска колена.
Параметры, влияющие на выбор способа лечения:
- тяжесть и характер травмы
- результаты обследования
- возраст пациента
- состояние хрящевой ткани
Возраст пациента при этом выборе выступает одним из основных параметров. Это связано с тем, что с возрастом количество коллагена в составе мениска снижается, ухудшается его питание. Хрящи теряют упругость, их структура становится слабее. У пациентов старше 45 лет редко встречается лечение мениска коленного сустава без операции, потому что минимальные шансы на то, что разрыв срастется самостоятельно.
При тяжелых травмах, сопровождающихся выраженным болевым синдромом, гемартрозом и блокадой сустава показана госпитализация. При легких повреждениях можно лечиться дома.
Не следует заниматься самодиагностикой и самолечением. Диагноз ставит только врач, и он же решает, как лечить мениск: в стационаре или в домашних условиях.
Симптомы и признаки повреждения мениска
Симптоматика, возникающая при травмах, зависит от тяжести поражения хрящевой ткани. Выделяют следующие виды повреждений:
Микротравмы. При незначительных разрывах, ушибах и повреждениях, затрагивающих внутренние структуры хряща, симптоматика минимальная либо вообще отсутствует. Подвижность колена сохраняется. Могут присутствовать небольшая болезненность, отечность, дискомфорт и щелчки в суставе при движении.
Разрыв. При этой травме имеет значение как размер разрыва, так и его расположение. Исходя из них, выбирается способ лечения. Симптоматика также зависит от тяжести травмы, но всегда присутствует отечность, боли разной степени интенсивности, усиливающиеся при движении, ограничение подвижности сустава. При сильных разрывах может присоединиться гемартроз.

Отрыв части хряща. При этой травме мениск разрывается на несколько частей, при этом оторванный кусочек может остаться на своем месте или попасть в полость сочленения. При смещении мениска всегда происходит блокировка сустава. Это серьезная травма, протекающая с сильным болевым синдромом, отеком, гемартрозом, потерей подвижности. Для ее устранения используют только хирургическое лечение.
Защемление. При этой травме хрящ сохраняет свою целостность, но смещается в полости сустава. Его смещение вызывает сильную боль и блокировку сустава, но для лечения достаточно провести репозицию (вправление) мениска.
Консервативное лечение
Если произошло защемление, компрессия (сдавливание), ушиб или небольшой надрыв, проводится консервативное лечение мениска без операции. Может понадобиться пункция сустава для удаления скопившегося экссудата. Необходимо избегать излишней нагрузки на сустав, в некоторых случаях применяется временное ограничение подвижности сроком не более 3-х недель.
При длительном обездвиживании сочленения происходит слипание хрящевых поверхностей, приводящее к контрактуре сустава и вызывающее стойкое ограничение амплитуды движений.
Лечение включает:
- хондропротекторы (артра, глюкозамин, эльбона, хондроитина сульфат и др.)
- НПВС (мелоксикам, найз, ибупрофен, диклофенак и пр.)
- обезболивающие препараты
- физиопроцедуры
- ЛФК
Если сильно болит мениск, то назначаются обезболивающие препараты широкого спектра. Комплексное медикаментозное лечение включает в себя нестероидные противовоспалительные средства (НПВС) в виде таблеток, мазей, инъекций и хондропротекторы. Они помогают снять боль, воспаление и восстановить хрящевую ткань.
Для достижения устойчивого эффекта хондропротекторы следует пить не менее 3-х месяцев. Не нужно заниматься самолечением и принимать препараты без назначения лечащего врача.

Восстановление мениска будет проходить быстрее, если к медикаментозному лечению добавить физиопроцедуры, ЛФК и массаж. Физиотерапевтическая составляющая включает укрепляющую мышцы бедра миостимуляцию, а также лазеротерапию и магнитотерапию, улучшающие обменные процессы в клетках. Параллельно с вышеперечисленными способами лечения можно применять в домашних условиях рецепты народной медицины, самыми популярными из которых служат компрессы, настойки и хвойные ванны.
Хирургическое лечение
Если консервативными методами вылечить мениск не удалось или есть признаки тяжелого поражения хряща, прибегают к оперативному лечению. Тяжелые травмы: отрыв части мениска, глубокий разрыв, раздробление служат показанием для хирургического вмешательства. В зависимости от характера повреждения, наличия осложнений, возраста пациента оперативное лечение может проводиться различными способами:
- полное или частичное удаление (менискэктомия)
- сшивание (восстановление) мениска
При отрыве небольшой части ее удаляют, а край хряща выравнивают. Полная менискэктомия показана при выраженных дегенеративных изменениях хряща. Она является очень травматичной операцией и приводит к артрозу. Сшивание и восстановление мениска применяется для лечения разрывов только у пациентов не старше 45 лет при условии отсутствия дегенеративных процессов в хряще.
Народные методы лечения
При небольших микротравмах и незначительных повреждениях хрящевой ткани хорошим дополнением к медикаментам станет лечение мениска народными средствами. Домашние препараты изготавливаются из натуральных компонентов и оказывают деликатное воздействие на пораженный участок.
Необходимо помнить, что народные методы лечения – это симптоматическая терапия, не воздействующая на причину болезни. Они могут смягчить симптомы, снять признаки отечности, снизить болевые ощущения, но не смогут восстановить структуру сильно поврежденного мениска.
В домашних условиях для снятия отечности, улучшения кровообращения и питания сочленения используют согревающие компрессы. Для их приготовления используют листья лопуха, мякоть алоэ с медом, лук с сахаром, грязи из соленых источников. Перед применением состав для компресса нагревают до 36-37 °C и наносят на больное сочленение. Сверху колено обматывают пищевой пленкой, утепляют шерстяным шарфом и закрепляют. Компресс держат несколько часов (от 1-го до 3-4-х), иногда оставляют на всю ночь.

Смазывают колено различными настойками и накладывают утепляющую повязку. Процедуру можно повторять несколько раз в день по 20-30 минут. Для настоек используют полынь, чеснок, крапиву, листьев березы и пр. Положительный эффект оказывают хвойные ванны – они расслабляют мышцы, снимают отек, снижают болезненность, улучшают кровообращение.
Заключение
Травмы мениска расположены в очень большом диапазоне. Они могут проявляться в виде небольшого ушиба или полного разрыва хряща. Симптомы повреждений индивидуальны и зависят от многих факторов. Нелеченые травмы природного амортизатора могут стать причиной менископатии и артроза. Если у вас произошла травма колена, обязательно обратитесь к врачу. Он проведет необходимую диагностику, поставит диагноз и при необходимости назначит лечение.
Соблюдение всех предписаний лечащего врача позволит вылечить мениск и избежать осложнений, которые могут привести к необратимым изменениям в коленном суставе.
Лечение мениска без операции
 Опуская медицинские подробности необходимо сказать, что в медицинской практике известно три, отличающихся кардинально друг от друга, повреждения мениска – это частичный разрыв, защемление мениска, а также отрыв мениска. Во всех случаях лечение мениска может кардинально отличаться.
Опуская медицинские подробности необходимо сказать, что в медицинской практике известно три, отличающихся кардинально друг от друга, повреждения мениска – это частичный разрыв, защемление мениска, а также отрыв мениска. Во всех случаях лечение мениска может кардинально отличаться.
Отрыв мениска
В случае отрыва мениск может либо полностью отделяться от места, на котором он крепится, либо от мениска отрывается какая-то его часть и находится во внутреннем вместилище сустава. Это является самым тяжелым видом повреждением мениска, которое не реально вылечить без хирургического вмешательства. Оторванный мениск или его часть невозможно приживить или восстановить. Сам мениск или его часть придется удалять только хирургическим путем на операционном столе.
 Такая тяжелая форма повреждения, к счастью, встречается реже, чем другие формы, приблизительно в 10-15 случаях из ста от числа всех видов травм мениска.
Такая тяжелая форма повреждения, к счастью, встречается реже, чем другие формы, приблизительно в 10-15 случаях из ста от числа всех видов травм мениска.
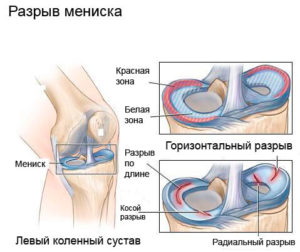
Разрыв и защемление мениска
Более часто встречаются случаи защемления мениска и разрыв мениска. В 40% и 50% соответственно. При разрыве мениск не отрывается всецело, а надрывается. А при защемлении мениск попадает между хрящами коленной чашечки и застревает там. Вследствие таких повреждений мениск может восстановиться с помощью терапевтического лечения без операции.
Лечение разрыва мениска терапией
При надрыве или защемлении мениска необходимо постараться сразу же провести так называемую репозицию, т.е. вправление сустава, независимо от того, есть ли надрыв или нет. Репозиция проводится с помощью мануальной терапии. Такая процедура должна проводиться опытным специалистом в лечебном учреждении (ортопедом, мануальным врачом или травматологом). Такая манипуляция проводится за три-четыре сеанса. Быстрое освобождение и вправление сустава можно выполнить только таким способом или хирургической операцией.
Если нет возможности вправить мениск с помощью мануальных манипуляций, то применяют аппаратное вытяжение сустава – тракцию колена. Такой способ устранения защемления требует более длительного времени, при помощи многочисленных сеансов. Но все же не смотря на длительность процедуры, аппаратная тракция может помочь в устранении этой проблемы и постепенно освободить или вправить мениск.
Медикаментозное лечение мениска
Если после репозиции боль и отек коленного сустава не проходят, то назначаются уколы внутрь сустава с применением нестероидных противовоспалительных лекарственных средств, таких как ибупрофен, вольтарен, нимулид и мовалис, а так же инъекции кортикостероидов, таких как кеналгон, гидрокортизон и дипсоран.
После проведения вышеперечисленных процедур необходимо продолжить лечение лечебной гимнастикой. А так же применять хондропротекторы и два или три укола внутрь сустава гиалуроновой кислотой, которая входит в состав таких лекарственных препаратов как ферматрон, остенил, синвиск и гиастат.
К хондропротекторам относят хондроитинсульфат и глюкозамин. Эти препараты причисляют к группе хондропротекторов, вещества которых имеют способность восстанавливать внутреннюю структуру хряща, который поврежден и питают его ткань внутри коленного сустава.
Препараты хондроитинсульфат и глюкозамин оказывают благоприятное воздействие на восстановление хрящей в коленном суставе, их поверхность и способствуют большему формированию суставной жидкости, которая в свою очередь нормализует свою смазочную функцию. Также эти препараты способны к возобновлению хрящевой ткани мениска.
Необходимо учитывать важность регулярного, курсового применения хондропротекторов в течение длительного периода времени для достижения наилучшего результата лечения. Применение глюкозамина или хондроитинсульфата единожды или в редких случаях не дают никакого лечебного эффекта. Чаще всего курс лечения глюкозамином и хондроитинсульфатом различен, но в основном он проходит на протяжении трех или четырех месяцев, а принимать эти препараты надо каждый день.
Для того чтобы лечебный эффект был наиболее положительным, необходимо соблюдать ежедневное употребление достаточных доз лекарства на протяжении всего периода лечения. Адекватной дозой хондроитинсульфата является доза равной 1000 мг в сутки, а глюкозамина от 1000 до 1500 мг в сутки.
Источники:
http://vse-sustavy.ru/bolezni/menistsit-kolennogo-sustava.html
Как лечить мениск: выбор способа лечения в зависимости от повреждения
http://www.skalpil.ru/ortopediya-i-travmatologiya/2394-lechenie-meniska-bez-operacii.html
Защемление мениска: симптомы, лечение, профилактика
Повреждение мениска — нарушение целостности хрящевых прокладок, выполняющих амортизирующие функции в колене. Другими словами, он отвечают за смягчение нагрузки на сустав, при различных видах физической активности, например, интенсивных пеших прогулках, пробежках.
Нагрузка вынуждает их сжиматься, а при уменьшении давящего усилия, они расширяются.
Ещё одной важной задачей, которая возложена на мениски, является своеобразная “стабилизация” коленного сустава.
Наш коленный сустав имеет два мениска: наружный, внутренний.
Наружный подвергается повреждениям не так уж и часто, в то время как внутренний, оказывается под ударом значительно чаще. Чрезвычайно высок риск подобного травмирования у спортсменов. Однако с другой стороны, добрая половина, из всех случаев повреждения менисков, происходит в обычных жизненных ситуациях.
Спровоцировать травму могут различные обстоятельства:
- неловкое движение
- можно неожиданно споткнуться или оступиться
- есть вероятность просто удариться коленом
- ногу можно подвернуть
Кроме выше описанных причин, такая травма, весьма характерна для тех, кто не прочь прокатиться на лыжах с горки, или по водной глади.
Резюмируя, можно сказать, что травма, именуемая повреждением мениска, способна возникнуть практически у любого человека, не зависимо от возраста.
К группе риска относятся:
- люди знакомые с артритом, подагрой
- страдающие от ожирения
Кроме того, максимально предрасположены к данному повреждению, те, у кого от рождения связки слабые, а суставы чрезмерно подвижные.
Симптомы травмы
Одновременное повреждение обеих коленных суставов, ситуация достаточно редкая, в основном характерная при выполнении такого физического упражнения, как приседание. В подавляющем большинстве случаев, проблема заявляет о себе на одном колене.
Поговорим подробней о том, как всё происходит. Существует, по крайней мере, три основных сценария при травмировании мениска:
- защемление
- разрыв
- расплющивание между суставными хрящами
Изначально, человек слышит звук в колене, напоминающий звонкий щелчок. Далее возникают сильнейшие болевые ощущения.
Пострадавший, порой даже на несколько минут теряет способность двигаться, настолько невыносимая пронзающая боль.
Затем боль отступает со своих позиций и ослабевает, а травмированное колено “адаптируется” к полученному повреждению.
Передвигаться человек, конечно, сможет, однако ощущения сильного дискомфорта неминуемы.
Это первичная симптоматика проблемы, а в дальнейшем, ситуация серьёзно усугубляется.
Интенсивность болевых ощущений стремительно нарастает.
Любые передвижения чрезвычайно проблематичны, поскольку сильная боль в колене препятствует ходьбе, создавая ощущение, что повреждённая нога “треснет” или “надломиться” в области колена.
Стоит отметить, что состояние покоя, способно позволить временно утихомирить разбушевавшиеся боли. Однако иллюзорность подобного улучшения краткосрочна, буквально до очередной попытки какой-либо двигательной активности. Чтобы хоть как то минимизировать болевые ощущения, следует воздержаться от любых попыток сгиба травмированной ноги, или, напротив, её полного распрямления.
Оптимальным вариантом в сложившейся ситуации будет нахождение ноги в немного согнутом положение.
Возраст пострадавшего, также вносит свою лепту в интенсивность возникающих при повреждении болевых ощущений. Вероятность максимальной боли, от повреждения менискам у молодых людей значительно выше, нежели у человека преклонного возраста.
С возрастом, степень упругости хрящевых образований (менисков) существенно уменьшается, они становятся более влажными, поэтому интенсивность боли при такой травме будет не столь ярко выраженной.
По прошествии нескольких дней, травмированное колено сильно распухает, однако наличие отёчных явлений, в данном случае, как бы это странно не звучало, можно считать защитной мерой организма. Большой объём вырабатываемой суставной жидкости, плюс высокие показатели давления внутри сустава, факторы, влияющие на увеличение расстояния между суставными поверхностями колена. Тем самым, есть вероятность, что повреждённый мениск, в случае его ущемления, может освободиться.
Иногда, правда не часто, такой вариант срабатывает, но в подавляющем большинстве — результат отрицательный, и тогда, проблема в колене остаётся на постоянной основе, повреждение приобретает хронический характер.
Острая фаза заболевания, способна растянуться на несколько недель. По прошествии данного временного интервала, боль немного поутихнет, отёк травмированного колена постепенно спадает. Отсутствие квалифицированной, и что не менее важно своевременной медицинской помощи, позволит заболеванию прочно закрепиться, продолжаться годами.
Характер протекания волнообразный, поскольку временами, боль практически совсем не беспокоит, однако под влияние некоторых провоцирующих факторов, коими являются продолжительные нагрузки на ноги, приседания, или просто неловкое движение, обострение вновь возвращается. Колено снова опухает.
В дальнейшем, ситуация может усугубиться, а травмированный мениск стать отправной точкой для возникновения артроза в коленном суставе.
Диагностика травмы
Для того, что лечение повреждённого мениска было более эффективным, необходимо вовремя диагностировать наличие подобной проблемы.
Опытному специалисту поставить первичный диагноз — задача не такая уж и сложная. Порой, бывает вполне достаточно детальной беседы с пациентом о том, как именно произошла травма, а также визуального осмотра травмированного колена.
Проведение дальнейших диагностических процедур, в основном констатирует насколько сильно полученное повреждение.
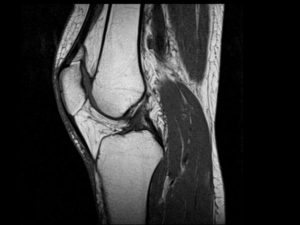
Обыкновенный рентген снимок в подобной ситуации неприемлем, ведь разглядеть мениск на нём достаточно проблематично. Наиболее оптимальный вариант при такой травме — МРТ, поскольку томограмма даёт четкую картинку, какой именно вид повреждения присутствует в данном конкретном случае, а именно мениск разорван, надорван, или защемлён.
Точно определить вид и степень повреждения — задача чрезвычайной важности, поскольку именно эти условия, являются основополагающими при дальнейшем подборе соответствующего терапевтического курса.
Лечение повреждённых менисков
Как уже упоминалась выше по тексту, при травме мениск может частично разорваться, оторваться, защемиться. Терапия при каждом из них принципиально различна.
При констатации отрыва мениска, он полностью оказывается отделимым от места своего “закрепления” в суставе.
Данная травма, имеет наивысшую степень опасности среди всех видов подобного повреждения.
Другими словами, это наиболее тяжелая форма среди возможных.
Шансы на терапию без оперативного вмешательства, практически равны нулю, ведь когда мениск оторван целиком, то обратно его уже не “приживить”.
Хирург удаляет целиком, или только отдельную часть, при наличии таковой. Процент таких травм, от общего числа аналогичных повреждений незначителен, не более 15%.
Необходимо заметить, что процедура хирургического вмешательства (полного или частичного удаления мениска), крайне радикальная мера, да к тому же, весьма спорное решение.
Конечно, проведение операции заметно ускоряет восстановление функционала повреждённого сустава, однако с другой стороны, может поспособствовать возникновению и дальнейшему развитию гонартроза. Лечить коленный сустав, мениск в котором ранее был удалён, весьма проблематичная задача.
Случаи бывают разные, разумеется, иногда, вмешательство хирурга — единственно правильное решение, однако подавляющее большинство подобных травм, всё-таки нужно лечить терапевтическими способами.
Что касается защемления или частичного надрыва, то это значительно более “популярные” виды повреждения. На их долю, приходится порядка 60% от всех аналогичных случаев.
При защемлении, мениск, образно говоря, оказывается “зажат” между суставными хрящами. А при надрыве, к выше сказанной проблеме, добавляется частичный разрыв мениска. Во многих случаях, восстановление при таких условиях вполне посильная задача, которую допустимо решить без хирургического вмешательства.
Первостепенная задачей для ортопеда, при защемлённом мениске — аккуратным образом произвести его освобождение, ведь он, оказывается, зажат между хрящами коленного сустава. Другими словами, необходимо осуществить вправление сустава, используя для этой цели методы мануальной терапии.
Квалифицированный мануальный терапевт или травматолог, способен справиться со стандартным защемлением мениска буквально за несколько сеансов. Среди безоперационных методик, данный способ максимально оперативно позволяет провести так называемую “разблокировку” сустава.
Говоря о способах устранения защемления мениска, нельзя не сказать про аппаратное вправление сустава. Времени на проведение подобной процедуры требуется гораздо больше, лечение парой сеансов не ограничиться. Однако действенность подобной процедуры всё-таки неоспорима, поскольку хоть и постепенно, но травмированный мениск освобождается.
Стоит сказать, что повреждения менисков, во многих непрофильных лечебных учреждениях (например, обычных районных поликлиниках) лечат, используя только лекарственные препараты и физиопроцедуры. Такой подход, хоть и направлен на снижение величины болевых ощущений и уменьшения отёчности, имеет один существенный недостаток — первопричина всех неприятностей с суставом (защемлённый мениск), остаётся неустранённой.
Только устранив защемление, следует приступать к дальнейшему восстановлению сустава. Значительно поспособствовать ускорению данного процесса, может разумное комплексное использование различных физиотерапевтических способов:
- ультразвук с гидрокортизоном
- магнитная или лазерная терапия
- лечение холодом
Если отёк, длительное время не спадает, то весомый позитив в лечение могут добавить:
- внутрисуставные инъекции кортикостероидов (например, кеналог, дипроспан)
- нестероидные противовоспалительные средства
Назначение конкретных препаратов — прерогатива исключительно вашего лечащего врача. Вероятно в будущем, данной теме будет посвящена отдельная статья.
Кроме выше названных способов, одной из фундаментальных составляющих комплексного лечения при повреждении мениска является умеренное применение лечебно-оздоровительной гимнастики, польза неоспорима и очевидна, а окончательно закрепить успех поможет грамотный приём хондропротекторов.
Интересуйтесь вовремя здоровьем своего организма, до свидания.
Ущемление коленного мениска: причины и симптомы
Заболевания всех суставов человеческого организма практически идентичные. Это правило не распространяется на коленное сочленение, которое благодаря своей сложной структуре подвержено специфической патологии, не характерной для других суставов. К ним относятся проблемы, связанные с менисками. Одна из ни – ущемление коленного мениска, которому посвящена данная статья.
Что это за проблема
В колене существует два мениска: медиальный и латеральный (внутренний и наружный). Они представляют собой внутрисуставные структуры, расположенные на суставной поверхности большеберцовой кости по передневнутреннему и передненаружному краям.
Мениски смягчают нагрузку на суставной хрящ и его трение, обеспечивая колену стойкость в любом положении, при любых движениях и нагрузках. В норме мениски постоянно находятся в стабильном положении, так как стойко фиксированы внутри сустава сращениями и связками. Те случаи, когда один из менисков или его часть изменяет свое нормальное место положения и вклинивается между суставными поверхностями, блокируя любые движения в суставе, называют ущемлением коленного мениска.
Почему и как это происходит
Для возникновения блокады сустава в результате ущемления мениска должно быть его повреждение, которое изменит нормальные анатомические взаимоотношения внутри полости коленного сочленения. Произойти это может в результате таких причин:
- Травмы колена в виде прямых ударов, сопровождающиеся повреждением менисков и связочного аппарата;
- Диспропорциональные нагрузки на разные отделы коленного состава, возникающие при подворачивании, избыточной внутренней или наружной ротации голени во время бега и выполнения физической работы. При этом возникает отрыв всего мениска или его части, которые свободно перемещаясь, ущемляются между суставными поверхностями;
- Наличие в анамнезе травм коленного сустава, ставших причиной повреждения менисков, лечение которых не проводилось надлежащим образом. Осколки мениска, именуемые суставными мышами, периодически вызывают блок сустава на фоне обычных движений.
Важно помнить! Ущемление коленного мениска возможно только на фоне его повреждения. Это могут быть, как свежие, так и застарелые травмы. При этом оторвавшийся мениск или один из его рогов плотно вклинивается между суставными поверхностями в положении их сгибания, что делает невозможным разгибание!
Клинические проявления патологии
Симптомы ущемления коленного мениска зависят от характера его травмы: свежая или застарелая. В любом случае признаки заболевания будут такими:
- Внезапная боль в блокированном коленном суставе, возникшая на фоне его сгибания;
- Характерный щелчок, сопровождающий или предшествующий боли;
- Невозможность выполнения любых движений или разгибания коленного сочленения.
При острой травме дополнительно возникают:
- Отек сустава;
- Деформация;
- Болезненность при пальпации в месте поврежденного мениска по передневнутренней или передненаружной поверхности голени;
- Признаки гемартроза (скопления крови в полости коленного сочленения)
Диагностика
Cимптомы заболевания специфичны и не встречаются больше не при каких заболеваниях. Поэтому дополнительная диагностика для подтверждения диагноза не требуется. Но все больные подлежат рентгенологическому и ультразвуковому исследованию коленного сустава для исключения сопутствующих повреждений суставных структур колена (надколенника, костей, связок). В редких случаях стойкого ущемления, требующего оперативного лечения, может выполняться магнитно-резонансная томография (МРТ).
Чем можно помочь
Лечение ущемления коленного мениска должно быть начато, как можно раньше. Среди способов устранения блока коленного сустава существуют консервативные и оперативные. В любом случае заболевания должны предприниматься попытки консервативного вправления мениска с ликвидацией блока.
Процедура выполняется квалифицированным специалистом под местной анестезией. Обязательно вводится стандартная премедикация промедолом или омнопоном в сочетании с атропином, аналгином и димедролом. Для обезболивания в коленный сустав вводится раствор местного анестетика. Это может быть до 20 мл 0,5-1% новокаина, лидокаина либо их смеси. Если в полости сустава имеется выпот или кровь, их эвакуируют. Для достижения лучшей анестезии выдерживают экспозицию около 10 минут.
Непосредственная техника устранения ущемления мениска проводится таким образом. Больной укладывается на спину или усаживается с опущенными ногами, пораженная конечность сгибается под прямым углом в тазобедренном сочленении и колене. Дальнейший ход действий зависит от того, какой мениск ущемлен:
- При ущемлении медиального – голень больного отводится кнаружи, и не отпуская ее из этого положения, ротируется сначала наружу, а затем вовнутрь и разгибается;
- При ущемлении латерального – голень сначала отводится кнутри с последующей внутренней и наружной ротацией и разгибанием по отношению к бедру;
- Если не известно, какой из менисков ущемлен, выполняется тракция голени с ее вытяжением и одновременной поочередной внутренней и наружной ротацией и разгибанием.
Коленный сустав после ликвидации блока обязательно фиксируется гипсовой, скотчкастовой повязкой или специальным жестким ортезом. Длительность иммобилизации 2-4 недели. При свежих травмах этот срок должен быть еще больше.
Важно помнить! В клинической практике чаще приходится сталкиваться с ущемлением медиального мениска. Это связано с его большими размерами, в следствие чего он в большей степени подвержен травматическим повреждениям!
Если устранить ущемление мениска консервативным путем не удалось, показано оперативное лечение. Операцией выбора считается артроскопическое вмешательство.
Профилактика
Предупредить ущемление коленного мениска может помочь своевременное и адекватное лечение повреждений менисков. Блок сустава на фоне свежих травм можно предотвратить, используя наколенники и эластические бинты при выполнении высоких нагрузок нижними конечностями.
Как лечить повреждение мениска коленного сустава?
Проблемы мениска коленного сустава довольно часто встречаются у пациентов, которые испытывают продолжительную нагрузку на ноги. Однако ущемления, разрывы и мелкие микротравмы получают не только лишь спортсмены.
Мениск – это природный амортизатор, поэтому без него коленный сустав не в состоянии полноценно функционировать.
В этой статье мы подробнее рассмотрим, почему же возникают проблемы в работе мениска и как проводить лечение в домашних условиях повреждения мениска коленного сустава.
Правильно подобранные методы терапии помогут предупредить переход в хроническую форму заболевания коленного сустава.
Мениск. Что это?
Многие из нас слышали такие словосочетания, как «разрыв мениска» или «травма мениска», однако мало кто знает, какая роль у этого хрящевого образования, как оно выглядит.
Где находится мениск? Это образование сосредоточено непосредственно в коленном суставе, между голенью и бедром.
Мениск – это межсуставная прокладка формой полумесяца. Ее роль заключается в ограничении подвижности коленного сустава, а также она выступает в роли амортизатора.
Поэтому мениск способствует предупреждению травм, при движениях он может растягиваться и сжиматься.
У человека есть не один мениск, а целых два – внутренний и наружный. Чаще всего возникают проблемы с хрящевой прокладкой, которая расположена внутри элементов сустава.
Интересно, что мужчин данная травма постигает в 3 раза чаще, чем представительниц слабого пола, больше всего стра
Защемление мениска коленного сустава | Лечение Суставов
Мениск представляет собой хрящевую прокладку. Он стабилизирует коленный сустав, выполняя роль амортизаторов. Во время движений мениск меняет форму и сжимается.
Мениски коленного сустава могут быть двух видов: внутренний, или медиальный и внешний, или латеральный.
Медиальный мениск менее подвижен, он зачастую подвергается травмированию. Латеральный – более подвижен, он очень редко поддается повреждениям.
Функции хрящевых прокладок
- Мениски призваны сохранять целостность суставов, обеспечивать их нормальную работу.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день…
Читать далее »
К основным функциям относятся следующие:
- мениск ограничивает излишнюю подвижность суставов;
- амортизационная функция – при любых движениях хрящевая прокладка меняет форму и толщину, благодаря этому снижаются нагрузки на хрящ;
- мениски значительно уменьшают трение между поверхностями костей, которые входят в сустав.
В данной статье рассказываем как диагностировать и лечить вывих тазобедренного сустава.
Почему возникает и как проявляется боль в бедренном суставе, можно узнать здесь
Тут почитайте о причинах болей в бёдрах при беременности.
Виды повреждений
- Травматологи выделяют две основные группы повреждений:
- Хронические патологии или менископатия. Если хрящевая ткань постоянно травмируется, то через время в ней происходят дегенеративные изменения.К разновидностям менископатий относятся:
- перерождение мениска, носящее кистозный характер,
- дегенеративное перерождение.
- Острое травматическое повреждение коленного мениска – если нагрузка на сустав оказалась чрезмерной, то происходит травмирование одного из менисков или обоих сразу.
Выделяются следующие виды:- разрыв рога мениска или тела хрящевой прокладки, разрыв может быть продольным или поперечным,
- отрыв какой-либо части мениска – может оторваться один из рогов или какая-нибудь часть тела,
- сдавливание (возможно защемление) латерального или медиального мениска
Почему травмируются мениски
Обычно они повреждаются в результате различных травм.
- Существует несколько основных факторов, способствующих заболеванию хрящевых прокладок.
К ним относятся:
- болезни суставов ко
Защемление мениска: симптомы, лечение, профилактика
Повреждение мениска — нарушение целостности хрящевых прокладок, выполняющих амортизирующие функции в колене. Другими словами, он отвечают за смягчение нагрузки на сустав, при различных видах физической активности, например, интенсивных пеших прогулках, пробежках.
Нагрузка вынуждает их сжиматься, а при уменьшении давящего усилия, они расширяются.
Ещё одной важной задачей, которая возложена на мениски, является своеобразная “стабилизация” коленного сустава.
Наш коленный сустав имеет два мениска: наружный, внутренний.
Наружный подвергается повреждениям не так уж и часто, в то время как внутренний, оказывается под ударом значительно чаще. Чрезвычайно высок риск подобного травмирования у спортсменов. Однако с другой стороны, добрая половина, из всех случаев повреждения менисков, происходит в обычных жизненных ситуациях.
Спровоцировать травму могут различные обстоятельства:
- неловкое движение
- можно неожиданно споткнуться или оступиться
- есть вероятность просто удариться коленом
- ногу можно подвернуть
Кроме выше описанных причин, такая травма, весьма характерна для тех, кто не прочь прокатиться на лыжах с горки, или по водной глади.
Резюмируя, можно сказать, что травма, именуемая повреждением мениска, способна возникнуть практически у любого человека, не зависимо от возраста.
К группе риска относятся:
- люди знакомые с артритом, подагрой
- страдающие от ожирения
Кроме того, максимально предрасположены к данному повреждению, те, у кого от рождения связки слабые, а суставы чрезмерно подвижные.
Симптомы травмы
Одновременное повреждение обеих коленных суставов, ситуация достаточно редкая, в основном характерная при выполнении такого физического упражнения, как приседание. В подавляющем большинстве случаев, проблема заявляет о себе на одном колене.
Поговорим подробней о том, как всё происходит. Существует, по крайней мере, три основных сценария при травмировании мениска:
- защемление
- разрыв
- расплющивание между суставными хрящами
Изначально, человек слышит звук в колене, напоминающий звонкий щелчок. Далее возникают сильнейшие болевые ощущения.
Пострадавший, порой даже на несколько минут теряет способность двигаться, настолько невыносимая пронзающая боль.
Затем боль отступает со своих позиций и ослабевает, а травмированное колено “адаптируется” к полученному повреждению.
Передвигаться человек, конечно, сможет, однако ощущения сильного дискомфорта неминуемы.
Это первичная симптоматика проблемы, а в дальнейшем, ситуация серьёзно усугубляется.
Интенсивность болевых ощущений стремительно нарастает.
Любые передвижения чрезвычайно проблематичны, поскольку сильная боль в колене препятствует ходьбе, создавая ощущение, что повреждённая нога “треснет” или “надломиться” в области колена.
Стоит отметить, что состояние покоя, способно позволить временно утихомирить разбушевавшиеся боли. Однако иллюзорность подобного улучшения краткосрочна, буквально до очередной попытки какой-либо двигательной активности. Чтобы хоть как то минимизировать болевые ощущения, следует воздержаться от любых попыток сгиба травмированной ноги, или, напротив, её полного распрямления.
Оптимальным вариантом в сложившейся ситуации будет нахождение ноги в немного согнутом положение.
Возраст пострадавшего, также вносит свою лепту в интенсивность возникающих при повреждении болевых ощущений. Вероятность максимальной боли, от повреждения менискам у молодых людей значительно выше, нежели у человека преклонного возраста.
С возрастом, степень упругости хрящевых образований (менисков) существенно уменьшается, они становятся более влажными, поэтому интенсивность боли при такой травме будет не столь ярко выраженной.
По прошествии нескольких дней, травмированное колено сильно распухает, однако наличие отёчных явлений, в данном случае, как бы это странно не звучало, можно считать защитной мерой организма. Большой объём вырабатываемой суставной жидкости, плюс высокие показатели давления внутри сустава, факторы, влияющие на увеличение расстояния между суставными поверхностями колена. Тем самым, есть вероятность, что повреждённый мениск, в случае его ущемления, может освободиться.
Иногда, правда не часто, такой вариант срабатывает, но в подавляющем большинстве — результат отрицательный, и тогда, проблема в колене остаётся на постоянной основе, повреждение приобретает хронический характер.
Острая фаза заболевания, способна растянуться на несколько недель. По прошествии данного временного интервала, боль немного поутихнет, отёк травмированного колена постепенно спадает. Отсутствие квалифицированной, и что не менее важно своевременной медицинской помощи, позволит заболеванию прочно закрепиться, продолжаться годами.
Характер протекания волнообразный, поскольку временами, боль практически совсем не беспокоит, однако под влияние некоторых провоцирующих факторов, коими являются продолжительные нагрузки на ноги, приседания, или просто неловкое движение, обострение вновь возвращается. Колено снова опухает.
В дальнейшем, ситуация может усугубиться, а травмированный мениск стать отправной точкой для возникновения артроза в коленном суставе.
Диагностика травмы
Для того, что лечение повреждённого мениска было более эффективным, необходимо вовремя диагностировать наличие подобной проблемы.
Опытному специалисту поставить первичный диагноз — задача не такая уж и сложная. Порой, бывает вполне достаточно детальной беседы с пациентом о том, как именно произошла травма, а также визуального осмотра травмированного колена.
Проведение дальнейших диагностических процедур, в основном констатирует насколько сильно полученное повреждение.
Обыкновенный рентген снимок в подобной ситуации неприемлем, ведь разглядеть мениск на нём достаточно проблематично. Наиболее оптимальный вариант при такой травме — МРТ, поскольку томограмма даёт четкую картинку, какой именно вид повреждения присутствует в данном конкретном случае, а именно мениск разорван, надорван, или защемлён.
Точно определить вид и степень повреждения — задача чрезвычайной важности, поскольку именно эти условия, являются основополагающими при дальнейшем подборе соответствующего терапевтического курса.
Лечение повреждённых менисков
Как уже упоминалась выше по тексту, при травме мениск может частично разорваться, оторваться, защемиться. Терапия при каждом из них принципиально различна.
При констатации отрыва мениска, он полностью оказывается отделимым от места своего “закрепления” в суставе.
Данная травма, имеет наивысшую степень опасности среди всех видов подобного повреждения.
Другими словами, это наиболее тяжелая форма среди возможных.
Шансы на терапию без оперативного вмешательства, практически равны нулю, ведь когда мениск оторван целиком, то обратно его уже не “приживить”.
Хирург удаляет целиком, или только отдельную часть, при наличии таковой. Процент таких травм, от общего числа аналогичных повреждений незначителен, не более 15%.
Необходимо заметить, что процедура хирургического вмешательства (полного или частичного удаления мениска), крайне радикальная мера, да к тому же, весьма спорное решение.
Конечно, проведение операции заметно ускоряет восстановление функционала повреждённого сустава, однако с другой стороны, может поспособствовать возникновению и дальнейшему развитию гонартроза. Лечить коленный сустав, мениск в котором ранее был удалён, весьма проблематичная задача.
Случаи бывают разные, разумеется, иногда, вмешательство хирурга — единственно правильное решение, однако подавляющее большинство подобных травм, всё-таки нужно лечить терапевтическими способами.
Что касается защемления или частичного надрыва, то это значительно более “популярные” виды повреждения. На их долю, приходится порядка 60% от всех аналогичных случаев.
При защемлении, мениск, образно говоря, оказывается “зажат” между суставными хрящами. А при надрыве, к выше сказанной проблеме, добавляется частичный разрыв мениска. Во многих случаях, восстановление при таких условиях вполне посильная задача, которую допустимо решить без хирургического вмешательства.
Первостепенная задачей для ортопеда, при защемлённом мениске — аккуратным образом произвести его освобождение, ведь он, оказывается, зажат между хрящами коленного сустава. Другими словами, необходимо осуществить вправление сустава, используя для этой цели методы мануальной терапии.
Квалифицированный мануальный терапевт или травматолог, способен справиться со стандартным защемлением мениска буквально за несколько сеансов. Среди безоперационных методик, данный способ максимально оперативно позволяет провести так называемую “разблокировку” сустава.
Говоря о способах устранения защемления мениска, нельзя не сказать про аппаратное вправление сустава. Времени на проведение подобной процедуры требуется гораздо больше, лечение парой сеансов не ограничиться. Однако действенность подобной процедуры всё-таки неоспорима, поскольку хоть и постепенно, но травмированный мениск освобождается.
Стоит сказать, что повреждения менисков, во многих непрофильных лечебных учреждениях (например, обычных районных поликлиниках) лечат, используя только лекарственные препараты и физиопроцедуры. Такой подход, хоть и направлен на снижение величины болевых ощущений и уменьшения отёчности, имеет один существенный недостаток — первопричина всех неприятностей с суставом (защемлённый мениск), остаётся неустранённой.
Только устранив защемление, следует приступать к дальнейшему восстановлению сустава. Значительно поспособствовать ускорению данного процесса, может разумное комплексное использование различных физиотерапевтических способов:
- ультразвук с гидрокортизоном
- магнитная или лазерная терапия
- лечение холодом
Если отёк, длительное время не спадает, то весомый позитив в лечение могут добавить:
- внутрисуставные инъекции кортикостероидов (например, кеналог, дипроспан)
- нестероидные противовоспалительные средства
Назначение конкретных препаратов — прерогатива исключительно вашего лечащего врача. Вероятно в будущем, данной теме будет посвящена отдельная статья.
Кроме выше названных способов, одной из фундаментальных составляющих комплексного лечения при повреждении мениска является умеренное применение лечебно-оздоровительной гимнастики, польза неоспорима и очевидна, а окончательно закрепить успех поможет грамотный приём хондропротекторов.
Интересуйтесь вовремя здоровьем своего организма, до свидания.
Ущемление коленного мениска: причины и симптомы
Заболевания всех суставов человеческого организма практически идентичные. Это правило не распространяется на коленное сочленение, которое благодаря своей сложной структуре подвержено специфической патологии, не характерной для других суставов. К ним относятся проблемы, связанные с менисками. Одна из ни – ущемление коленного мениска, которому посвящена данная статья.
Что это за проблема
В колене существует два мениска: медиальный и латеральный (внутренний и наружный). Они представляют собой внутрисуставные структуры, расположенные на суставной поверхности большеберцовой кости по передневнутреннему и передненаружному краям.
Мениски смягчают нагрузку на суставной хрящ и его трение, обеспечивая колену стойкость в любом положении, при любых движениях и нагрузках. В норме мениски постоянно находятся в стабильном положении, так как стойко фиксированы внутри сустава сращениями и связками. Те случаи, когда один из менисков или его часть изменяет свое нормальное место положения и вклинивается между суставными поверхностями, блокируя любые движения в суставе, называют ущемлением коленного мениска.
Почему и как это происходит
Для возникновения блокады сустава в результате ущемления мениска должно быть его повреждение, которое изменит нормальные анатомические взаимоотношения внутри полости коленного сочленения. Произойти это может в результате таких причин:
- Травмы колена в виде прямых ударов, сопровождающиеся повреждением менисков и связочного аппарата;
- Диспропорциональные нагрузки на разные отделы коленного состава, возникающие при подворачивании, избыточной внутренней или наружной ротации голени во время бега и выполнения физической работы. При этом возникает отрыв всего мениска или его части, которые свободно перемещаясь, ущемляются между суставными поверхностями;
- Наличие в анамнезе травм коленного сустава, ставших причиной повреждения менисков, лечение которых не проводилось надлежащим образом. Осколки мениска, именуемые суставными мышами, периодически вызывают блок сустава на фоне обычных движений.
Важно помнить! Ущемление коленного мениска возможно только на фоне его повреждения. Это могут быть, как свежие, так и застарелые травмы. При этом оторвавшийся мениск или один из его рогов плотно вклинивается между суставными поверхностями в положении их сгибания, что делает невозможным разгибание!
Клинические проявления патологии
Симптомы ущемления коленного мениска зависят от характера его травмы: свежая или застарелая. В любом случае признаки заболевания будут такими:
- Внезапная боль в блокированном коленном суставе, возникшая на фоне его сгибания;
- Характерный щелчок, сопровождающий или предшествующий боли;
- Невозможность выполнения любых движений или разгибания коленного сочленения.
При острой травме дополнительно возникают:
- Отек сустава;
- Деформация;
- Болезненность при пальпации в месте поврежденного мениска по передневнутренней или передненаружной поверхности голени;
- Признаки гемартроза (скопления крови в полости коленного сочленения)
Диагностика
Cимптомы заболевания специфичны и не встречаются больше не при каких заболеваниях. Поэтому дополнительная диагностика для подтверждения диагноза не требуется. Но все больные подлежат рентгенологическому и ультразвуковому исследованию коленного сустава для исключения сопутствующих повреждений суставных структур колена (надколенника, костей, связок). В редких случаях стойкого ущемления, требующего оперативного лечения, может выполняться магнитно-резонансная томография (МРТ).
Чем можно помочь
Лечение ущемления коленного мениска должно быть начато, как можно раньше. Среди способов устранения блока коленного сустава существуют консервативные и оперативные. В любом случае заболевания должны предприниматься попытки консервативного вправления мениска с ликвидацией блока.
Процедура выполняется квалифицированным специалистом под местной анестезией. Обязательно вводится стандартная премедикация промедолом или омнопоном в сочетании с атропином, аналгином и димедролом. Для обезболивания в коленный сустав вводится раствор местного анестетика. Это может быть до 20 мл 0,5-1% новокаина, лидокаина либо их смеси. Если в полости сустава имеется выпот или кровь, их эвакуируют. Для достижения лучшей анестезии выдерживают экспозицию около 10 минут.
Непосредственная техника устранения ущемления мениска проводится таким образом. Больной укладывается на спину или усаживается с опущенными ногами, пораженная конечность сгибается под прямым углом в тазобедренном сочленении и колене. Дальнейший ход действий зависит от того, какой мениск ущемлен:
- При ущемлении медиального – голень больного отводится кнаружи, и не отпуская ее из этого положения, ротируется сначала наружу, а затем вовнутрь и разгибается;
- При ущемлении латерального – голень сначала отводится кнутри с последующей внутренней и наружной ротацией и разгибанием по отношению к бедру;
- Если не известно, какой из менисков ущемлен, выполняется тракция голени с ее вытяжением и одновременной поочередной внутренней и наружной ротацией и разгибанием.
Коленный сустав после ликвидации блока обязательно фиксируется гипсовой, скотчкастовой повязкой или специальным жестким ортезом. Длительность иммобилизации 2-4 недели. При свежих травмах этот срок должен быть еще больше.
Важно помнить! В клинической практике чаще приходится сталкиваться с ущемлением медиального мениска. Это связано с его большими размерами, в следствие чего он в большей степени подвержен травматическим повреждениям!
Если устранить ущемление мениска консервативным путем не удалось, показано оперативное лечение. Операцией выбора считается артроскопическое вмешательство.
Профилактика
Предупредить ущемление коленного мениска может помочь своевременное и адекватное лечение повреждений менисков. Блок сустава на фоне свежих травм можно предотвратить, используя наколенники и эластические бинты при выполнении высоких нагрузок нижними конечностями.
Как лечить повреждение мениска коленного сустава?
Проблемы мениска коленного сустава довольно часто встречаются у пациентов, которые испытывают продолжительную нагрузку на ноги. Однако ущемления, разрывы и мелкие микротравмы получают не только лишь спортсмены.
Мениск – это природный амортизатор, поэтому без него коленный сустав не в состоянии полноценно функционировать.
В этой статье мы подробнее рассмотрим, почему же возникают проблемы в работе мениска и как проводить лечение в домашних условиях повреждения мениска коленного сустава.
Правильно подобранные методы терапии помогут предупредить переход в хроническую форму заболевания коленного сустава.
Мениск. Что это?
Многие из нас слышали такие словосочетания, как «разрыв мениска» или «травма мениска», однако мало кто знает, какая роль у этого хрящевого образования, как оно выглядит.
Где находится мениск? Это образование сосредоточено непосредственно в коленном суставе, между голенью и бедром.
Мениск – это межсуставная прокладка формой полумесяца. Ее роль заключается в ограничении подвижности коленного сустава, а также она выступает в роли амортизатора.
Поэтому мениск способствует предупреждению травм, при движениях он может растягиваться и сжиматься.
У человека есть не один мениск, а целых два – внутренний и наружный. Чаще всего возникают проблемы с хрящевой прокладкой, которая расположена внутри элементов сустава.
Интересно, что мужчин данная травма постигает в 3 раза чаще, чем представительниц слабого пола, бо
Защемление мениска: симптомы, лечение, профилактика
Травматическая патология, при которой хрящевая ткань смещается, а любые движения колена ограничиваются — ущемление мениска. Травма часто встречается у молодых активных людей и спортсменов. Людям преклонного возраста тоже свойственно это заболевание. Тотальное обездвиживание коленного сустава — основной симптом болезни. Разгибание и сгибание ноги сопровождается острой пронзительной болью.
Причины заболевания
Защемление произойдет только тогда, если до этого уже были повреждения сустава. Свежие и давно забытые травмы, могут стать причиной заболевания. Причины появления защемления следующие:
- травмы при прямых ударах,
- повреждение при больших физических нагрузках,
- ранее полученные, не долеченные травмы.
Основные симптомы заболевания
Заболевание имеет похожие показатели с другими суставными болезнями. По истечении 10—15 дней можно будет точно определить проблему. Для защемления характерны следующие симптомы:
- боль при физических нагрузках,
- повышенная температура в области повреждения,
- сложность при спуске и подъеме по лестнице,
- увеличенное коленное сочленение,
- болевые ощущения при сгибании колена,
- характерный хруст, который сопровождается болью.
При появлении характерных признаков защемления мениска, нужно оказать первую помощь пострадавшему. Обеспечить покой, приложить лед и наложить эластичный бинт на поврежденный сустав.
Диагностика
В домашних условиях определить защемление мениска коленного сустава не получится, потому что не всегда можно ощутить боль. При появлении первых признаков, стоит обратиться к специалисту. Если доктор обнаружит повреждение мениска коленного сочленения, то пациент будет направлен на ультразвуковое исследование или же рентген. После этого будет установлен правильный диагноз.
Последствия
При защемлении мениска, пациент может не обратиться к травматологу, а воспримет это за обычный ушиб. По истечении нескольких дней боль проходит, но проблема остается, при этом болезнь продолжает разрушать целостность сустава. Если наблюдается незначительная боль, затрудненное движения, отечность — нужно обратиться к врачу. Это может оказаться надрывом и даже разрывом мениска. Игнорирование заболевания приведет к деформации и артрозу.
Лечение защемления мениска коленного сустава
После травмы, мениск изменит расположение, а может и совсем разорваться. Уже после тщательного обследования, доктором будет выбран метод устранения недуга. Существует два способа терапии:
- оперативный,
- консервативный.
При операции мениск сшивают или же удаляют, все зависит от стадии повреждения. В особых случаях медики проводят пересадку хряща. Он может быть донорским или искусственно изготовленным. Восстанавливается колено через несколько месяцев. Хирургический метод применяют в следующих ситуациях:
- Мениск совсем разорвался.
- Коленный сустав полностью блокирован.
- Костные, суставные и хрящевые ткани сильно повреждены.
К консервативному методу относят:
- медикаментозную терапию,
- физиопроцедуры.
Медикаментозная терапия
Обезболивают колено, втирая мази: «Доларен», «Фаниган Фаст», «Диклофенак», «Долгит». Если боли ограничивают движение, непосредственно в сустав вводят «Остенил». Уже после первого укола будет заметен результат. Лечение будет эффективным, если при защемлении пройти полный курс терапии, который включает минимум 5 инъекций. Хондропротекторы помогут восстановить ткани хряща. Одним из таких препаратов есть «Алфлутоп». В его состав входит хондроитин и глюкозамин. Принимаются они внутрь и наружно, в виде мази. Выздоровление наступит, если непрерывно использовать препарат на протяжении 3—4 месяцев.
Физиотерапия
Травматологи считают, что при защемлении можно применять физиопроцедуры. Этот метод включает в себя:
- лечебную гимнастику,
- массаж,
- физиопроцедуры.
Одним из эффективных способов при защемлении мениска считается ударно-волновая терапия. Звуковые импульсы, которые направлены на ткани сустава, улучшают циркуляцию крови и усиливают движение лимфы в участке лимфатической системы. После процедуры пройдут боли, спазмы. Связки будут более эластичными, клетки начнут восстанавливаться, затем последует выздоровление. Этот метод терапии даст возможность пациенту вернуться к нормальной жизни.
Народная медицина
В домашних условиях, если повреждение незначительное, следует использовать компрессы из прополиса, спирта, меда, медицинской желчи, лекарственных трав, лечебной грязи. Прополис можно применять не только в виде спиртового компресса. Смешав его со сливочным маслом, получится паста, принимать которую нужно 1 раз в день, перед едой. Все рецепты несложные в приготовлении и результат будет положительным.
Способ терапии зависит от оперативности пациента. Чем раньше он обратится в больницу, тем быстрее наступит выздоровление и легче пройдет реабилитация.
Профилактика
Чтобы предупредить защемление, нужно своевременно пройти обследование. Также важно правильно питаться и контролировать вес. Если организм нуждается в витаминах и минералах, следует принимать определенные препараты, которые обеспечат нормальное функционирование колена. Кроме этого, нужны микроэлементов. Люди, которые подвержены воздействиям больших физических нагрузок, врачи советуют пользоваться наколенниками, эластичными бинтами, бандажами.
Загрузка…Симптомы защемление мениска | Лечение Суставов
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Практически каждому человеку трудоспособного возраста знакомы боли в шее или затылке. Со временем эта проблема из функциональной перерастает в механическую, ограничивая активную жизнь и мешая заниматься повседневными делами. Так случается, когда происходит защемление нерва в шейном отделе.
Причины
В структуре заболеваний осевого скелета патология шеи занимает второе место после поражения поясничного отдела. Это обусловлено ее высокой подвижностью и открытостью для неблагоприятного воздействия. Современные условия труда часто сопряжены со статическими нагрузками на позвоночник и недостатком физической активности. Пребывая в вынужденных позах с постоянным мышечным напряжением, люди провоцируют структурные нарушения в позвоночнике, которые вскоре вызывают защемление нервных корешков. К этим состояниям относят следующие:
- Остеохондроз.
- Грыжи дисков.
- Спондилоартроз.
- Спондилолистез.
- Травмы.
Поражение шейных нервов (радикулопатия) зачастую сопровождается сужением позвоночных артерий, которые также подвержены влиянию указанных патологических факторов. Присоединение сосудистого механизма изменяет характер боли и создает условия для появления новых симптомов.
Причина защемления в шейном отделе станет ясна после обследования, а для этого следует обратиться к врачу.
Симптомы

Клиническая картина способна многое сказать о болезни. Защемление шейного нерва или артерии при остеохондрозе имеет достаточно яркие симптомы, на которые сложно не обратить внимания. Приходя к врачу, большинство пациентов жалуются на боли в шее – главный признак вертеброгенной патологии. Каждый их ощущает по-разному:
- Стреляющие, ноющие, колющие, пульсирующие, тянущие.
- Интенсивные, умеренные или слабые.
- Постоянные или периодические.
- Локализуются в шее, затылке (цервикалгия), отдают в надплечье, руки (цервикобрахиалгия), голову (цервикокраниалгия).
- Усиливаются при поворотах или наклонах головы.
У пациентов с радикулопатией рефлекторно напрягаются мышцы шеи, которые пальпируются в виде плотных валиков. Болезненны паравертебральные точки, присутствуют симптомы натяжения (Нери). Зачастую наблюдается сглаженность физиологического лордоза, существенно ограничена двигательная функция пораженного отдела: затруднены повороты и наклоны головы.
Когда защемило нерв в шее на фоне остеохондроза, могут появиться признаки нарушения импульсации по определенным волокнам: двигательным, сенсорным, вегетативным. В той или иной мере у пациентов определяются следующие неврологические расстройства:
Разорванный мениск – Диагностика и лечение
Диагноз
Порванный мениск часто можно определить во время медицинского осмотра. Ваш врач может переместить ваше колено и ногу в разные положения, наблюдать за вашей ходьбой и попросить вас присесть на корточки, чтобы определить причину ваших признаков и симптомов.
Визуальные тесты
- Рентгеновские снимки. Поскольку разорванный мениск состоит из хряща, он не обнаруживается на рентгеновских снимках.Но рентген может помочь исключить другие проблемы с коленом, которые вызывают аналогичные симптомы.
- МРТ . Он использует радиоволны и сильное магнитное поле для получения детальных изображений как твердых, так и мягких тканей внутри колена. Это лучшее визуализирующее исследование для обнаружения разрыва мениска.
Артроскопия
В некоторых случаях ваш врач может использовать инструмент, известный как артроскоп, для исследования внутренней части вашего колена.Артроскоп вводится через крошечный разрез возле вашего колена.
Устройство содержит свет и небольшую камеру, которая передает увеличенное изображение внутренней части вашего колена на монитор. При необходимости хирургические инструменты можно ввести через артроскоп или через дополнительные небольшие разрезы в колене, чтобы обрезать или восстановить разрыв.
Дополнительная информация
Показать дополнительную информациюЛечение
Первичное лечение
Лечение разрыва мениска часто начинается консервативно, в зависимости от типа, размера и местоположения разрыва.
Слезы, связанные с артритом, часто улучшаются с течением времени при лечении артрита, поэтому операция обычно не показана. Многие другие слезы, не связанные с блокировкой или блокировкой движения колена, со временем станут менее болезненными, поэтому они также не требуют хирургического вмешательства.
Ваш врач может порекомендовать:
- Остальное. Избегайте действий, которые усугубляют боль в коленях, особенно любых действий, которые заставляют вас скручивать, вращать или поворачивать колено.Если у вас сильная боль, костыли могут снять напряжение с колена и ускорить заживление.
- Лед. Лед может уменьшить боль и отек в коленях. Используйте холодный компресс, пакет замороженных овощей или полотенце, наполненное кубиками льда, в течение примерно 15 минут за раз, держа колено приподнятым. Делайте это каждые четыре-шесть часов в первый или два дня, а затем по мере необходимости.
- Лекарства. Безрецептурные обезболивающие также могут облегчить боль в коленях.
Therapy
Физическая терапия может помочь вам укрепить мышцы вокруг колена и ног, чтобы помочь стабилизировать и поддержать коленный сустав.
Surgery
Если ваше колено остается болезненным, несмотря на реабилитационную терапию, или если ваше колено заблокировано, ваш врач может порекомендовать операцию. Иногда можно восстановить разрыв мениска, особенно у детей и молодых людей.
Если разрыв не подлежит восстановлению, мениск можно обрезать хирургическим путем, возможно, через крошечные разрезы с помощью артроскопа. После операции вам нужно будет делать упражнения для увеличения и поддержания силы и устойчивости колен.
Если у вас прогрессирующий дегенеративный артрит, ваш врач может порекомендовать замену колена. Для молодых людей, у которых есть признаки и симптомы после операции, но нет запущенного артрита, может подойти пересадка мениска. Операция подразумевает пересадку мениска от трупа.
Образ жизни и домашние средства
Избегайте занятий, которые усугубляют боль в коленях, особенно занятий спортом, когда вы поворачиваете или скручиваете колено, пока боль не исчезнет.Могут помочь лед и безрецептурные обезболивающие.
Подготовка к приему
Боль и инвалидность, связанные с разрывом мениска, побуждают многих людей обращаться за неотложной помощью. Другие записываются на прием к семейным врачам. В зависимости от тяжести травмы вас могут направить к врачу, специализирующемуся на спортивной медицине, или к специалисту по хирургии костей и суставов (хирургу-ортопеду).
Что вы можете сделать
Перед встречей будьте готовы ответить на следующие вопросы:
- Когда произошла травма?
- Чем вы занимались в то время?
- Вы услышали громкий хлопок или почувствовали ощущение хлопка?
- Не было ли после этого сильного отека?
- Вы раньше травмировали колено?
- Ваши симптомы были постоянными или случайными?
- Похоже, определенные движения улучшают или ухудшают ваши симптомы?
- Ваше колено когда-нибудь «блокируется» или кажется заблокированным, когда вы пытаетесь им пошевелить?
- Вы когда-нибудь чувствовали, что ваше колено нестабильно или не может выдержать ваш вес?
Ноябрь15, 2019
.Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 22 января 2020 г.
Что такое разрыв мениска?

Мениск – это дискообразный кусок хряща, который действует как амортизатор внутри сустава. Каждое колено имеет один латеральный мениск под внешним выступом бедренной кости и один медиальный мениск под внутренним выступом бедренной кости. Каждый мениск действует как естественная подушка между бедренной (бедренной) и берцовой (большеберцовой) костями.Две подушки предотвращают чрезмерный износ внутри коленного сустава, не позволяя кончикам двух костей тереться друг о друга. Каждый мениск также поглощает значительную часть ударов при прыжках и приземлениях и помогает равномерно распределять жидкость в суставах, смазывая и питая колено.
В США разрыв мениска является наиболее частой причиной операции на колене.
Симптомы
Симптомы разрыва мениска могут включать:
- Боль в колене, обычно с одной стороны колена
- Болезненность по бокам сустава
- Отек колена в первые 12 часов после травмы
- Колено “заблокировано”, не сгибается
- Колено, которое цепляется во время движения или не может быть полностью выпрямлено
- Щелчок, треск или скрежет внутри колена при движении им
- Колено, которое сгибается, поддается или кажется слабым
Диагностика
Врач осмотрит оба ваших колена, чтобы сравнить травмированное колено с неповрежденным.Он или она проверит ваше травмированное колено на наличие признаков отека, болезненности и жидкости внутри коленного сустава. Если ваше колено не заблокировано, врач согнет травмированное колено и проверит, нет ли щелчков, щелчков и «защемлений» в суставе. Ваш врач также оценит диапазон движений вашего колена и будет маневрировать им, чтобы определить, чувствит ли ваш мениск к давлению. Например, в «пробе Мак-Мюррея» врач сгибает ногу в колене, а затем поворачивает ее внутрь или наружу, выпрямляя ее.Если во время этого теста вы чувствуете боль или слышите щелчок при вращении ноги, велика вероятность того, что ваш мениск разорван.
Если результаты вашего обследования показывают, что у вас разрыв мениска, вам могут потребоваться дополнительные анализы, в том числе:
- Рентгеновский снимок коленного сустава для проверки повреждений костей, включая переломы, которые могут вызывать симптомы, похожие на разорванный мениск
- Магнитно-резонансная томография (МРТ) или компьютерная томография (КТ). В девяти случаях из 10 на одном из этих тестов будет обнаружен разрыв мениска.Однако важно иметь в виду, что некоторые разрывы мениска, обнаруженные с помощью МРТ, особенно маленькие, не вызывают никаких симптомов и не требуют лечения.
- Артроскопия (хирургия под управлением камеры) для осмотра коленного сустава и исследования мениска. Когда артроскопия используется для диагностики, проблему часто можно лечить во время той же операции.
Ожидаемая длительность
Если вам предстоит артроскопическая операция по лечению разорванного мениска, а ваша работа связана с сидячей работой (в основном сидя), вы сможете вернуться к работе через одну-две недели после операции, а полное выздоровление произойдет примерно через четыре-восемь недель.Если вы спортсмен или ваша работа требует большой физической активности, может пройти от трех до четырех месяцев после операции, прежде чем вы почувствуете, что ваше колено функционирует так, как вам нужно.
Профилактика
Несмотря на то, что предотвратить случайные травмы колена сложно, вы можете снизить риски с помощью:
- Разминка и растяжка перед занятиями спортом
- Упражнения для укрепления мышц колена
- Как избежать резкого увеличения интенсивности тренировочной программы
- Ношение удобной поддерживающей обуви, соответствующей вашим ногам и занятиям спортом
- Ношение соответствующего защитного снаряжения во время занятий, в том числе спортивных, при которых часто возникают травмы колена (особенно если у вас раньше были травмы колена).
Лечение
Есть несколько вариантов лечения разрыва мениска:
- Нехирургический – Это может включать временную фиксацию колена и реабилитацию для поддержания силы мышц колена, в то время как колено не несет такой большой нагрузки. Этот подход наиболее эффективен при небольших разрывах (5 миллиметров или меньше) около края мениска, где заживление обычно проходит хорошо, или для людей, которые не подходят для операции.
- Операция по восстановлению разрыва – Если разрыв большой (от 1 до 2 сантиметров), но затрагивает часть мениска, где кровоснабжения достаточно для заживления, врач может восстановить его с помощью швов.
- Операция по удалению части мениска (частичная менискэктомия) – Если разрыв затрагивает часть мениска, где заживление плохое, хирург может обрезать рваные края вдоль разрыва, чтобы сустав двигался плавно.
- Операция по удалению всего мениска (тотальная менискэктомия) – этот вариант используется для слез, которые нельзя лечить другим способом. Врачи стараются избежать этого, потому что это оставляет колено без мениска и значительно увеличивает износ концов бедренной и большеберцовой костей.В конечном итоге это также увеличивает риск остеоартрита (дегенеративного заболевания суставов) коленного сустава.
Если вам требуется операция по исправлению разорванного мениска, обычно это можно сделать с помощью артроскопии (хирургии под контролем камеры) в качестве процедуры в тот же день. После процедуры вы начнете физиотерапию, которая поможет укрепить мышцы колена, уменьшить боль и отек и вернуть колену полный диапазон движений.
Когда звонить профессионалу
Позвоните своему врачу, чтобы назначить осмотр при травме колена:
- Замки, защелки или нельзя полностью выдвинуть
- Становится очень болезненным или опухшим
- Издает щелчок, треск или скрежет при перемещении, особенно если это связано с болью
- Пряжки, поддается или кажется слабым
Прогноз
В большинстве случаев прогноз очень хороший.Если разорванный мениск был восстановлен хирургическим путем или частично удален, вы, вероятно, сможете возобновить свои обычные занятия спортом после завершения физиотерапии.
Согласно долгосрочным исследованиям, большинство людей, у которых был восстановлен мениск, очень довольны результатами своей операции даже через 10 или 11 лет после процедуры. Однако у некоторых людей с травмами мениска в конечном итоге развивается артрит поврежденного колена. Обычно артрит развивается через много лет после травмы.Самый высокий риск у тех, кому удалили часть или весь мениск, потому что серьезные травмы, требующие этой операции, часто повреждают сустав, а также потому, что эти операции частично или полностью снимают амортизирующий эффект мениска.
Внешние ресурсы
Национальный институт артрита, скелетно-мышечных и кожных заболеваний
http://www.niams.nih.gov/
Национальный реабилитационный информационный центр (NARIC)
http: // www.naric.com/
Американское ортопедическое общество спортивной медицины
http://www.sportsmed.org/
Национальная ассоциация спортивных тренеров
http://www.nata.org/
Американская ассоциация физиотерапии
http://www.apta.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
.Как долго длится защемленный нерв?
Когда врач говорит, что у вас защемлен нерв на шее или спине, это обычно означает, что сжатый или воспаленный нервный корешок вызывает боль, покалывание, онемение и / или слабость в руке или ноге. Эти симптомы могут быть вызваны грыжей межпозвоночного диска, костной шпоры или другой дегенерацией или травмой позвоночника. Давайте посмотрим, как долго обычно длится защемленный нерв и связанная с ним боль.
Сохранить Грыжа межпозвоночного диска, просачивающаяся из диска, может защемить и / или раздражать близлежащий нерв, что может вызвать корешковую боль.
Смотреть: Грыжа межпозвоночного диска Видео
Через какое время после защемления нерва станет лучше?
Когда защемление нервного корешка вызывает неврологический дефицит, такой как онемение или слабость, клиническое описание называется радикулопатией. Шейная радикулопатия возникает, когда нервный корешок на шее защемлен, вызывая онемение, боль или слабость в руке, тогда как поясничная радикулопатия возникает, когда защемление нерва в нижней части спины вызывает онемение, боль или слабость в ноге.Защемление нервного корешка также может вызывать корешковую боль с радикулопатией или без нее.
См. Радикулопатия, радикулит и корешковая боль
объявление
В большинстве случаев симптомы защемления нерва начинают улучшаться в течение 6–12 недель после консервативного лечения. Даже в тех случаях, когда защемление нерва связано с изнуряющей корешковой болью, такой как жгучая или шоковая боль, которая распространяется вниз по руке или ноге, она обычно улучшается со временем, отдыхом и нехирургическим лечением.
См. Лечение радикулопатии шейки матки
Продолжительность симптомов защемления нерва может зависеть от многих факторов, в том числе от реакции иммунной системы, причин сжатия или воспаления и степени их сжатия. Защемление нерва, вызванное грыжей межпозвоночного диска, имеет тенденцию рассасываться, если на это дать достаточно времени и лечения. Одно исследование показало, что шейная радикулопатия, вызванная грыжей межпозвоночного диска, обычно значительно улучшается в течение 4-6 месяцев. 1
См. Варианты лечения грыжи межпозвоночного диска
План лечения защемления нерва
Радикулярная боль и радикулопатия, вызванные защемлением нерва, обычно могут быть купированы нехирургическим лечением.Некоторые начальные процедуры могут включать:
- Короткий период отдыха или измененная деятельность, чтобы избежать раздражения нерва и обострения симптомов
- Нестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен или напроксен
- Тепло или ледяные аппликации в течение 15 или 20 минут за раз с 2-часовым перерывом между аппликациями для защиты кожи
- Физиотерапия для улучшения силы, гибкости и осанки шеи или спины, что может облегчить воспаление нервов
- Эпидуральные инъекции стероидов для купания воспаленного нерва противовоспалительными препаратами
- Хиропрактика, включая вытяжение шейки матки для облегчения шейной радикулопатии
В редких случаях, когда симптомы не исчезли после 6 или 12 недель нехирургического лечения, или у вас сильная слабость или непреодолимая боль, может быть рассмотрен вопрос об операции.
Обратитесь к врачу, если у вас есть симптомы боли, покалывания, онемения или слабости, которые иррадируют в руку или ногу. Чем раньше вы обратитесь за медицинской помощью, тем скорее вы сможете получить точный диагноз и составить эффективный план лечения.
Узнайте, когда боль в спине может потребовать неотложной медицинской помощи
Подробнее:
Уход за спиной при боли в пояснице
Лечение боли в шее
Список литературы
- 1. Вонг Дж. Дж., Коте П., Кенель Дж. Дж., Стерн П. Дж., Майор С. А..Течение и прогностические факторы симптоматической грыжи шейного диска с радикулопатией: систематический обзор литературы. Spine J. 2014; 14 (8): 1781-9.
Разорванный мениск | UW Orthopaedics and Sports Medicine, Сиэтл
Разорванный мениск – разорванный хрящ коленного сустава, не ограничивается спортсменами или спортсменами
В этой статье
Основы разрыва менискового хряща коленного сустава
Разорванный мениск – это разрыв хряща колена. Мениск улучшает прилегание бедра к большеберцовой кости, поглощает удары и распределяет нагрузку на колено, а также помогает перемещать смазывающую жидкость по колену. Мениск может разорваться в результате травмы или травмы или дегенерации.
Колено состоит из бедренной кости (бедренной кости), большеберцовой кости (кости ноги) и надколенника (коленной чашечки). Связки скрепляют кости колена, а надколенник лежит в четырехглавой мышце перед коленом.
Между бедренной костью и большеберцовой костью находятся две подушечки: одна на медиальной (внутренней) стороне колена, а другая – на боковой (внешней) стороне колена. Каждая из этих подушечек называется мениском. См. Рисунки 1 и 2.
Мениск состоит из волокнистого хряща, что придает ему эластичную текстуру.Внутри мениска также находятся волокна коллагена, которые помогают поддерживать форму мениска. Мениск кровоснабжает только внешние прикрепления. Следовательно, около 4/5 мениска не имеют кровоснабжения и, следовательно, не могут зажить, если он разорван.
Немедленная медицинская помощь
Разорванный мениск требует немедленной помощи, когда он «блокирует» колено. Колено заблокировано, когда оно не может полностью согнуться или полностью выпрямиться, потому что что-то застряло внутри. Фиксация означает, что порванная часть мениска сместилась в ту часть колена, где она не подходит и не подходит.
Факты и мифы
Некоторые думают, что только спортсмены могут разорвать мениск. Это неправда. Даже люди, не считающие себя «спортсменами», могут порвать мениск. Некоторые мениски (множественное число) разрываются во время повседневной деятельности, например, при входе и выходе из машины или при сидении на корточках. Мениски также рвутся во время занятий активным отдыхом, таких как катание на лыжах, танцы или ракетбол.
Хирургическая анимация
Узнайте больше о разорванном мениске и просмотрите анимацию операции ниже.
Не все хирургические случаи одинаковы, это только пример, который можно использовать для обучения пациентов.
Симптомы
Первые симптомы
Первоначальные симптомы разрыва мениска включают хорошо локализованную боль и опухоль в колене. Боль обычно возникает либо на внутренней, либо на внешней стороне колена, а не вокруг коленной чашечки.
Когда пациент вспоминает конкретную травму, которая привела к боли и отеку, опухоль часто возникает только на следующий день после травмы.Отек не обязательно находится в той же области, что и боль.
Симптомы
Разрыв мениска также может вызвать захват или блокировку колена. Иногда колено застревает в среднем диапазоне на несколько дней. Иногда пациент может «разблокировать» колено, сгибая и поворачивая его, прежде чем пытаться выпрямить.
Боль
Разрыв мениска обычно вызывает хорошо локализованную боль в колене. Боль часто усиливается при скручивающих движениях или приседаниях. Если разорванный мениск не заблокировал колено, многие люди с разорванным мениском могут ходить, стоять, сидеть и спать без боли.Другие люди обнаруживают, что разорванный мениск мешает им с комфортом заниматься своей обычной повседневной деятельностью.
Прогресс
Через 4-6 недель боль и отек могут уменьшиться, и повседневная активность станет более терпимой. Однако занятия спортом могут вызвать боль и отек. Иногда даже повседневные действия, такие как подъем и спуск по лестнице, посадка и выход из машины, могут вызывать боль в колене с разрывом мениска.
Вторичные эффекты
Из-за разрыва мениска в колене часто выделяется лишняя жидкость в суставах.Когда колено слегка согнуто, в колене остается больше места для жидкости. Поэтому люди с хроническим отеком, как правило, удерживают пораженное колено в согнутом положении, и у них развивается стянутость подколенного сухожилия и контрактура суставов. Кроме того, кусок разорванного мениска, который двигается туда и сюда, может повредить близлежащие суставные (скользящие) поверхности и привести к артриту.
Мобильность
Разорванный мениск может препятствовать нормальному безболезненному движению колена и, следовательно, мешать пациенту подниматься по лестнице, садиться и выходить из кресел и автомобилей.Иногда боль в колене заставляет мозг отключать четырехглавую мышцу в колене и приводит к ощущению «уступки».
Ежедневная деятельность
Помимо проблем в повседневной жизни, разрыв мениска обычно мешает возможности заниматься активными видами спорта, особенно когда они связаны с скручивающими движениями.
Прогноз
Разорванный мениск определенно не опасен для жизни. После лечения колено обычно нормально функционирует в течение многих лет.
Разрыв мениска, который захватывает, блокирует колено или вызывает отек на частой или хронической основе, должен быть удален или восстановлен до того, как он повредит суставной (скользящий) хрящ в колене.
Разрыв мениска, который вызывает дискомфорт, но захватывает, блокирует или набухает, с меньшей вероятностью повредит остальную часть колена. Можно решить «жить» с этим типом разрыва мениска вместо того, чтобы лечить его оперативно.
Заболевания с похожими симптомами
Иногда симптомы разрыва мениска можно спутать с фрагментом артритного суставного хряща, который свисает с поверхности кости или оторвался в суставе.
Излечимость
Симптомы разорванного мениска, особенно боль, отек, защемление и запирание, могут быть уменьшены хирургическим путем удаления или восстановления разорванного мениска. Восстановление мениска предназначено для разрыва той части мениска, которая имеет кровоснабжение.
Несколько иная ситуация существует в случае дегенеративного разрыва мениска, связанного с остеоартритом. Остеоартрит коленного сустава часто сопровождается небольшими дегенеративными разрывами мениска и наоборот.Визуальные исследования пациентов старше 45 лет без симптомов со стороны колен показали, что у некоторых людей есть дегенеративные разрывы мениска, о которых они не подозревают.
Острые симптомы нового дегенеративного разрыва мениска (боль и отек) могут исчезнуть в течение нескольких месяцев, даже если разорванный участок не зажил или не был удален. С другой стороны, при наличии механических симптомов, таких как защемление или запирание, вероятность исчезновения этих симптомов без хирургического вмешательства снижается.
Причины
Разрыв мениска может произойти во всех возрастных группах.Травматические слезы чаще всего встречаются у активных людей в возрасте от 10 до 45 лет. Дегенеративные слезы чаще всего встречаются у людей в возрасте от 40 лет.
Дегенеративные разрывы мениска
Считается, что дегенеративные разрывы мениска возникают как часть процесса старения, когда волокна коллагена внутри мениска начинают разрушаться и оказывать меньшую поддержку структуре мениска.
Дегенеративные разрывы обычно располагаются горизонтально в мениске, образуя как верхний, так и нижний сегменты мениска.Эти сегменты обычно не сдвигаются с места и поэтому с меньшей вероятностью будут вызывать механические симптомы защемления или блокировки.
Дегенеративные разрывы мениска также чаще встречаются у курильщиков.
Травматические слезы мениска
Большинство травматических разрывов мениска происходит в результате скручивания, когда колено вращается, но стопа остается неподвижной.
Мениск также может порваться из-за чрезмерного сгибания колена. См. Рисунок 3.
Комбинация изгиба, вращения и внезапного удара ногой, которая встречается в некоторых видах боевых искусств, связана с боковыми разрывами мениска.
Травматические разрывы мениска обычно располагаются радиально или вертикально в мениске и с большей вероятностью образуют подвижный фрагмент, который может защемиться в колене и, следовательно, требует хирургического лечения.
Разорванный мениск Галерея изображений
Щелкните изображение ниже для увеличения.
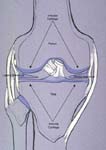 фигура 1
фигура 1 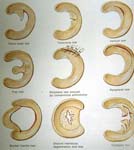 фигура 2
фигура 2  Рисунок 3
Рисунок 3Диагностика
Порванный мениск часто можно диагностировать при физическом осмотре колена. Врач будет искать отек, болезненность в области сустава, потерю подвижности и боль с помощью специальных скручивающих маневров.См. Рисунок 4.
Диагностические тесты
Для подтверждения диагноза разрыва мениска можно использовать МРТ. См. Рисунок 5.
Бригада здравоохранения
Хирурги-ортопеды и врачи-терапевты, прошедшие специальную подготовку, проходят специальную подготовку по диагностике разрывов мениска.
В поисках врача
Доктора, специализирующиеся на разрыве мениска, можно найти в университетских медицинских школах, окружных медицинских обществах или государственных ортопедических обществах.Другие ресурсы включают Американскую академию хирургов-ортопедов и Американское ортопедическое общество спортивной медицины.
Разорванный мениск Галерея изображений
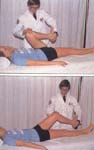 Рисунок 4 Рисунок 5
Рисунок 4 Рисунок 5 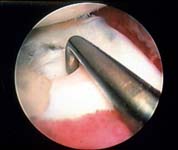 Рисунок 6
Рисунок 6 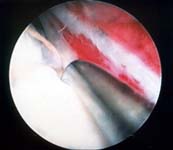 Рисунок 7
Рисунок 7Лечение
Артроскопическая операция по удалению или восстановлению разорванных менисков является окончательным методом лечения разрывов мениска. См. Рисунки 6 и 7.
Разорванные мениски, которые не приводят к защемлению или блокированию колена, с меньшей вероятностью вызовут повреждение остальной части колена, а симптомы боли и отека можно лечить без операции с помощью безрецептурных обезболивающих.
Лечение неблокирующего разрыва мениска
Первоначальное лечение неблокирующихся разорванных менисков обычно включает снятие боли и симптомов отека с помощью безрецептурных обезболивающих.
Если диагностирован разрыв мениска, но колено не заблокировано, и пациент не может идентифицировать конкретный инцидент, связанный с началом боли, боль можно лечить с помощью безрецептурных обезболивающих, таких как парацетамол или ибупрофен.
Пациенту следует избегать поворотов и сидения на корточках, а также следует работать над сохранением силы четырехглавой мышцы.
Если опухоль и боль не исчезли в течение 6 недель, они обычно не проходят без хирургического вмешательства.
Самоуправление
Избегание скручивания может уменьшить симптомы разрыва мениска. Кроме того, следует выполнять упражнения по установке четырехглавой мышцы с прямым коленом или мини-приседания, сгибаясь только на 15 градусов, чтобы предотвратить уступку и не дать четырехглавой мышце атрофироваться.
Физические упражнения и терапия
Большинство разрывов мениска не заживают из-за ограниченного кровоснабжения.Тем не менее, упражнения на укрепление четырехглавой мышцы могут помочь предотвратить некоторые побочные эффекты разрыва мениска, такие как боль в коленной чашечке или ощущение коробления.
Лекарства
Лекарства, такие как ацетаминофен, аспирин,
.

 Боль и скованность в колене основные симптомы защемления.
Боль и скованность в колене основные симптомы защемления. Лечение защемления в основном проходит с помощью мануальной терапии.
Лечение защемления в основном проходит с помощью мануальной терапии.









 Слишком большая нагрузка на сустав повреждает связки и сухожилия.
Слишком большая нагрузка на сустав повреждает связки и сухожилия. С возрастом снижается выработка синовиальной жидкости.
С возрастом снижается выработка синовиальной жидкости. Средства местного применения помогут снять неприятные симптомы перенапряжения сустава.
Средства местного применения помогут снять неприятные симптомы перенапряжения сустава. Упражнения на растяжку помогут снизить риск травмирования сустава во время тренировки.
Упражнения на растяжку помогут снизить риск травмирования сустава во время тренировки.







 Нога является парным органом опоры и движения человека. Это часть опорно-двигательной системы от верхней части бедра до нижней части стопы. Ноги выполняют опорную функцию, двигательную функцию (ходьба, бег, прыжки, ползание, плавание) и другие функции.
Нога является парным органом опоры и движения человека. Это часть опорно-двигательной системы от верхней части бедра до нижней части стопы. Ноги выполняют опорную функцию, двигательную функцию (ходьба, бег, прыжки, ползание, плавание) и другие функции.


























 на рынок требуется гораздо меньше исследований и тестирований, несколько напрягает. По сути все пациенты, которые используют это средство, становятся «подопытными кроликами».
на рынок требуется гораздо меньше исследований и тестирований, несколько напрягает. По сути все пациенты, которые используют это средство, становятся «подопытными кроликами».
 вынашивании плода можно лишь в том случае, когда суммарный риск при отказе от лечения выше, чем риск, связанный с приемом препарата. Во время лечения необходимо постоянно контролировать состояние будущей мамы и малыша. Если есть такая возможность, в этот период лучше отказаться от подобных методик терапии.
вынашивании плода можно лишь в том случае, когда суммарный риск при отказе от лечения выше, чем риск, связанный с приемом препарата. Во время лечения необходимо постоянно контролировать состояние будущей мамы и малыша. Если есть такая возможность, в этот период лучше отказаться от подобных методик терапии.

 на рынок требуется гораздо меньше исследований и тестирований, несколько напрягает. По сути все пациенты, которые используют это средство, становятся «подопытными кроликами».
на рынок требуется гораздо меньше исследований и тестирований, несколько напрягает. По сути все пациенты, которые используют это средство, становятся «подопытными кроликами».
 вынашивании плода можно лишь в том случае, когда суммарный риск при отказе от лечения выше, чем риск, связанный с приемом препарата. Во время лечения необходимо постоянно контролировать состояние будущей мамы и малыша. Если есть такая возможность, в этот период лучше отказаться от подобных методик терапии.
вынашивании плода можно лишь в том случае, когда суммарный риск при отказе от лечения выше, чем риск, связанный с приемом препарата. Во время лечения необходимо постоянно контролировать состояние будущей мамы и малыша. Если есть такая возможность, в этот период лучше отказаться от подобных методик терапии.
 5
5





 Болезни опорно-двигательной системы, спровоцированные патологией соединительной и хрящевой ткани, встречаются достаточно часто.
Болезни опорно-двигательной системы, спровоцированные патологией соединительной и хрящевой ткани, встречаются достаточно часто.


 Хондрамин рекомендуется принимать от 1 до 3 таблеток 2—3 раза в сутки за 10—15 мин до приема пищи, запивая достаточным количеством воды.
Хондрамин рекомендуется принимать от 1 до 3 таблеток 2—3 раза в сутки за 10—15 мин до приема пищи, запивая достаточным количеством воды.
 воздействия на костную и хрящевую ткань, в числе прочих:
воздействия на костную и хрящевую ткань, в числе прочих: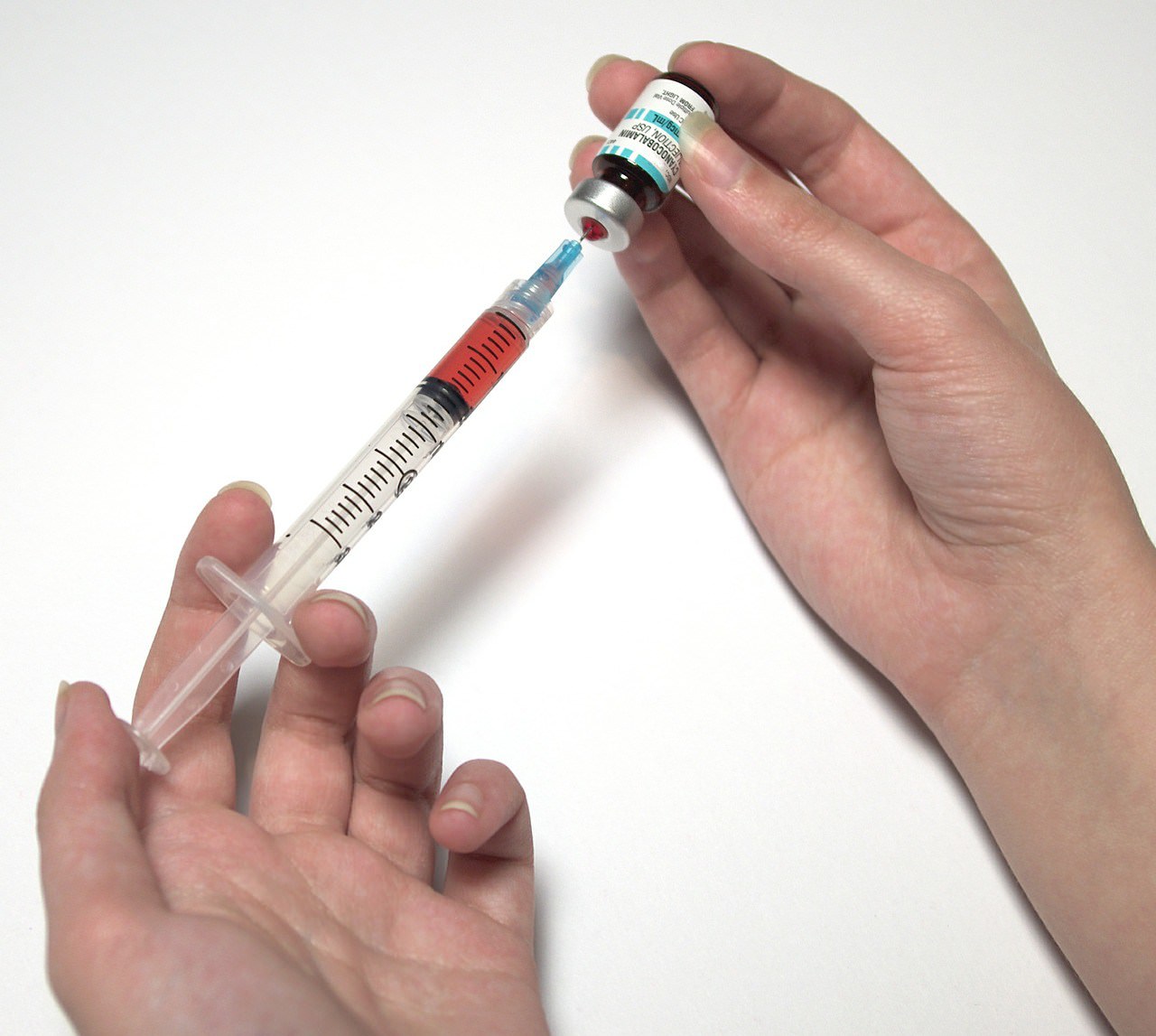










 Чтобы сделать укол в широкую мышцу бедра правую кисть поставьте выше на двенадцать сантиметров, чем бедренная кость. Левую руку положите на два сантиметра выше надколенника. Большие пальцы должны лежать на одной линии. В центре указательных и больших пальцев будет место, куда можно ставить укол. Если инъекцию собираетесь делать ребёнку или взрослому с худощавым телосложением, кожу и мышцу нужно собрать в складку, чтобы точно быть уверенным в том, что лекарство попадёт в мышцу.
Чтобы сделать укол в широкую мышцу бедра правую кисть поставьте выше на двенадцать сантиметров, чем бедренная кость. Левую руку положите на два сантиметра выше надколенника. Большие пальцы должны лежать на одной линии. В центре указательных и больших пальцев будет место, куда можно ставить укол. Если инъекцию собираетесь делать ребёнку или взрослому с худощавым телосложением, кожу и мышцу нужно собрать в складку, чтобы точно быть уверенным в том, что лекарство попадёт в мышцу.







 Копчик выступает самым нижним отделом позвоночного столба, в котором рудиментные позвонки плотно срослись между собой. Спереди к ним присоединяется мышечная ткань и связки, которые обеспечивают нормальное функционирование органов мочеполовой системы. Сзади него размещена большая ягодичная мышца. Копчик несет ответственность за распределение нагрузок, поэтому появление болевых ощущений может быть вызвано многими причинами.
Копчик выступает самым нижним отделом позвоночного столба, в котором рудиментные позвонки плотно срослись между собой. Спереди к ним присоединяется мышечная ткань и связки, которые обеспечивают нормальное функционирование органов мочеполовой системы. Сзади него размещена большая ягодичная мышца. Копчик несет ответственность за распределение нагрузок, поэтому появление болевых ощущений может быть вызвано многими причинами.

 В данном случае используются следующие методики:
В данном случае используются следующие методики:




 Многие пациенты не считают возникновение боли в области копчика серьёзным и не лечат его до тех пор, пока это состояние не приводит к осложнениям и патологиям. Не стоит забывать, что эти рудиментарные отростки скрещиваются с крестцом, а при сидении и вставании происходит их изменение формы. Если начинает болеть копчик, то необходимо обращаться к врачу для выявления причины болезненности. Нередко предпосылками возникновения боли становятся серьёзные заболевания.
Многие пациенты не считают возникновение боли в области копчика серьёзным и не лечат его до тех пор, пока это состояние не приводит к осложнениям и патологиям. Не стоит забывать, что эти рудиментарные отростки скрещиваются с крестцом, а при сидении и вставании происходит их изменение формы. Если начинает болеть копчик, то необходимо обращаться к врачу для выявления причины болезненности. Нередко предпосылками возникновения боли становятся серьёзные заболевания. При этом после травмы зачастую пациент не ощущает никаких болей и травма проходит незамеченной. Только спустя некоторое время начинаются неприятные ощущения, боли, дискомфорт.
При этом после травмы зачастую пациент не ощущает никаких болей и травма проходит незамеченной. Только спустя некоторое время начинаются неприятные ощущения, боли, дискомфорт. Описание
Описание Описание
Описание Болезненность копчика возникает вследствие множества причин. Это могут быть кисты, патологии опорно-двигательного аппарата, гинекологические заболевания, болезни внутренних органов и т. д. Симптомы возникают внезапно, а могут пропадать сами на несколько лет и вернуться снова. Кроме рудимента, они могут охватывать поясницу, живот, ирригировать во внутренние органы. Характер боли бывает ноющим, периодическим, острым, хроническим. Важно найти первопричину, вызвавшую эти симптомы и своевременно начать лечение заболевания.
Болезненность копчика возникает вследствие множества причин. Это могут быть кисты, патологии опорно-двигательного аппарата, гинекологические заболевания, болезни внутренних органов и т. д. Симптомы возникают внезапно, а могут пропадать сами на несколько лет и вернуться снова. Кроме рудимента, они могут охватывать поясницу, живот, ирригировать во внутренние органы. Характер боли бывает ноющим, периодическим, острым, хроническим. Важно найти первопричину, вызвавшую эти симптомы и своевременно начать лечение заболевания. При вставании
При вставании При сидении
При сидении Причин для таких болей несколько:
Причин для таких болей несколько: После падения
После падения При хондрозе поясничного отдела возникают сильные болевые ощущения ноющего характера. В острые периоды возможны приступы, которые затрудняют движение.
При хондрозе поясничного отдела возникают сильные болевые ощущения ноющего характера. В острые периоды возможны приступы, которые затрудняют движение. Причины возникновения болезненной шишки:
Причины возникновения болезненной шишки: Может возникать боль вследствие травмы рудимента, опухолевых новообразований, инфекционных болезней, при врождённых аномалиях костей таза. Нередки такие явления при защемлении нервов, при длительных неудобных статических позах. Риск таких болей гораздо выше у тех людей, которые работают весь день в сидячем положении.
Может возникать боль вследствие травмы рудимента, опухолевых новообразований, инфекционных болезней, при врождённых аномалиях костей таза. Нередки такие явления при защемлении нервов, при длительных неудобных статических позах. Риск таких болей гораздо выше у тех людей, которые работают весь день в сидячем положении. При болезнях органов таза, инфекционных заболеваниях и инфекциях боль можно снять обезболивающими лекарствами (Диклофенак, Ибупрофен, Найз). Их применяют в виде инъекций, таблеток, свечей.
При болезнях органов таза, инфекционных заболеваниях и инфекциях боль можно снять обезболивающими лекарствами (Диклофенак, Ибупрофен, Найз). Их применяют в виде инъекций, таблеток, свечей. После того, как боль ликвидирована, можно выполнять упражнения на растяжку, заниматься йогой. Это усиливает кровообращение в поражённой области.
После того, как боль ликвидирована, можно выполнять упражнения на растяжку, заниматься йогой. Это усиливает кровообращение в поражённой области. Рекомендуется не только местное лечение мазями и растирками, но и употребление настоек, отваров внутрь.
Рекомендуется не только местное лечение мазями и растирками, но и употребление настоек, отваров внутрь. Медикаменты
Медикаменты Кредит: CC0 Public Domain
Кредит: CC0 Public Domain




































 Чтобы ортопедическая подушка не теряла полезные свойства, необходимо не только знать, как пользоваться ортопедической подушкой, но и помнить о своевременном уходе за ней. Как правило, современные подушки могут эксплуатироваться на протяжении 10 лет, но специалисты рекомендуют менять ее каждые 3-4 года. Важно, чтобы при покупке новой подушки Вы ориентировались не на предыдущую модель подушки, а учли новые свои параметры: любимую позу во время сна и состояние позвоночника, которые могут измениться.
Чтобы ортопедическая подушка не теряла полезные свойства, необходимо не только знать, как пользоваться ортопедической подушкой, но и помнить о своевременном уходе за ней. Как правило, современные подушки могут эксплуатироваться на протяжении 10 лет, но специалисты рекомендуют менять ее каждые 3-4 года. Важно, чтобы при покупке новой подушки Вы ориентировались не на предыдущую модель подушки, а учли новые свои параметры: любимую позу во время сна и состояние позвоночника, которые могут измениться.


 Фото: Виды детских анатомических подушек
Фото: Виды детских анатомических подушек





 Миозит не является первопричиной, это скорее следствие нарушенного обмена веществ в организме. Воспаление мышечного каркаса развивается при малейшем дуновении ветра или сквозняке. При нормальном функционировании системы кровообращения, подобных раздражений не происходит.
Миозит не является первопричиной, это скорее следствие нарушенного обмена веществ в организме. Воспаление мышечного каркаса развивается при малейшем дуновении ветра или сквозняке. При нормальном функционировании системы кровообращения, подобных раздражений не происходит.
 Миозит – это поражение мышечной ткани, преимущественно воспалительного характера. Миозиты включают обширную группу полиэтиологических (разнородных ) заболеваний, для которых характерна мышечная слабость , снижение объема движений и постепенная атрофия (если речь идет о хроническом миозите ).
Миозит – это поражение мышечной ткани, преимущественно воспалительного характера. Миозиты включают обширную группу полиэтиологических (разнородных ) заболеваний, для которых характерна мышечная слабость , снижение объема движений и постепенная атрофия (если речь идет о хроническом миозите ).

















 В его составе комплекс натуральных и синтетических компонентов, которые дополняют и повышают эффективность друг друга. Основное активнодействующее вещество крема – это эласторегулятор, инновационный ингредиент, активизирующий выработку коллагеново-эластиновых клеток.
В его составе комплекс натуральных и синтетических компонентов, которые дополняют и повышают эффективность друг друга. Основное активнодействующее вещество крема – это эласторегулятор, инновационный ингредиент, активизирующий выработку коллагеново-эластиновых клеток. Оно смягчает кожу, помогая ей растягиваться без негативных последствий, способствует коррекции микротравм.
Оно смягчает кожу, помогая ей растягиваться без негативных последствий, способствует коррекции микротравм.
 Компоненты Бепантола способствуют смягчению и увлажнению кожи, постепенно подготавливая ее к максимальному растяжению, которое наступает перед родами.
Компоненты Бепантола способствуют смягчению и увлажнению кожи, постепенно подготавливая ее к максимальному растяжению, которое наступает перед родами. Заметный результат достигается только при длительном и регулярном применении, в совокупности с другими средствами линии для женщин Mama Comfort.
Заметный результат достигается только при длительном и регулярном применении, в совокупности с другими средствами линии для женщин Mama Comfort.

 Лазер проникает на большую глубину, выравнивая тон кожи, способствуя восстановлению ее структуры, делая несовершенства менее заметными.
Лазер проникает на большую глубину, выравнивая тон кожи, способствуя восстановлению ее структуры, делая несовершенства менее заметными. Для сохранения достигнутых результатов на максимально долгий срок следует правильно ухаживать за телом, проводить корректирующие процедуры.
Для сохранения достигнутых результатов на максимально долгий срок следует правильно ухаживать за телом, проводить корректирующие процедуры.


 Первое, о чём думает человек, у которого появились стрии, это чем мазать растяжки, чтобы избавиться от них и вернуть красоту. Как выбрать мазь от растяжек на коже?
Первое, о чём думает человек, у которого появились стрии, это чем мазать растяжки, чтобы избавиться от них и вернуть красоту. Как выбрать мазь от растяжек на коже? Основным действующим её веществом является Гепарин, который был выведен из клеток печени. Действие Гепарина направлено на снижение свёртываемости крови и восстановления кровообращения, как в крупных сосудах, так и мелких капиллярах. Поэтому её часто назначают после беременности, чтобы ликвидировать последствия нагрузки на кожу и кровеносную систему. При втирании в кожу, крема на основе Гепарина блокируют разрастание соединительной ткани, поэтому стрии становятся менее заметными и более тонкими. Также происходит расширение мелких капилляров, что помогает улучшить общее состояние кожи на проблемном участке.
Основным действующим её веществом является Гепарин, который был выведен из клеток печени. Действие Гепарина направлено на снижение свёртываемости крови и восстановления кровообращения, как в крупных сосудах, так и мелких капиллярах. Поэтому её часто назначают после беременности, чтобы ликвидировать последствия нагрузки на кожу и кровеносную систему. При втирании в кожу, крема на основе Гепарина блокируют разрастание соединительной ткани, поэтому стрии становятся менее заметными и более тонкими. Также происходит расширение мелких капилляров, что помогает улучшить общее состояние кожи на проблемном участке.
 Все лечебные средства против стрий, которые в своём составе содержат коллаген, должны давать хороший результат, поскольку именно коллаген отвечает за гладкость, красоту кожи и её способность к регенерации. Однако если причиной проблемы были нарушения гормонального плана или циркуляции крови, то этого может оказаться недостаточно.
Все лечебные средства против стрий, которые в своём составе содержат коллаген, должны давать хороший результат, поскольку именно коллаген отвечает за гладкость, красоту кожи и её способность к регенерации. Однако если причиной проблемы были нарушения гормонального плана или циркуляции крови, то этого может оказаться недостаточно. Пантенол от растяжек
Пантенол от растяжек