Болят суставы пальцев рук при беременности: Почему болят суставы пальцев рук при беременности
Во время беременности организм будущей мамочки становится особенно чувствительным, и страдает от болей в различных частях тела. Но когда ощущается дискомфорт в суставах рук, терпеть не нужно. Следует немедленно обращаться к специалистам и выяснять причину.
Беременная женщина зачастую испытывает периодические боли во многих частях тела. И иногда болевые ощущения считаются нормальным состоянием, при котором остается только терпеть. И, тем не менее, когда болят суставы пальцев рук во время беременности, терпеть уже не стоит, а стоит немедленно обратиться за помощью к специалистам. Они выяснят причину неприятных ощущений и попытаются избавить вас от них.
Перестройка организма
Развитие плода в утробе матери приводит к различным изменениям в организме женщины. Зачастую период беременности сопровождается различными болями, в том числе и в суставах. Иногда эти боли, как говорится, «приходят и уходят», однако бывает и так, что боли в суставах пальцев рук не отступают, а только становятся еще сильнее.
 Зачастую во время интересного положения болят суставы пальцев рук из-за подвижности суставов, характеризующихся состоянием соединительных тканей. Болевые очаги образуются в области мышц, сухожилий и связок. Чтобы недуг не приобрел хронический характер, эти очаги необходимо вовремя локализовать. Однако ставить диагноз самостоятельно, а тем более назначать себе лечение во время беременности, категорически запрещается, поскольку делать это должен только врач, после соответствующей диагностики. Самостоятельное лечение, особенно во время беременности, может пагубно отразиться не только на вашем здоровье, но и на развитии вашего будущего малыша.
Зачастую во время интересного положения болят суставы пальцев рук из-за подвижности суставов, характеризующихся состоянием соединительных тканей. Болевые очаги образуются в области мышц, сухожилий и связок. Чтобы недуг не приобрел хронический характер, эти очаги необходимо вовремя локализовать. Однако ставить диагноз самостоятельно, а тем более назначать себе лечение во время беременности, категорически запрещается, поскольку делать это должен только врач, после соответствующей диагностики. Самостоятельное лечение, особенно во время беременности, может пагубно отразиться не только на вашем здоровье, но и на развитии вашего будущего малыша.
Как правило, суставы пальцев болят из-за патологии, связанной с воспалительным процессом, то есть с артритом. Однако чаще всего болевые симптомы в суставах беременной женщины связаны с недостатком в организме кальция. Чтобы определить состояние сустава, следует сдать анализ крови на биохимию. По результатам данного анализа лечащий врач сможет определить, каких элементов не хватает в организме беременной женщины. Скорее всего, после этого специалист выпишет средство на основе кальция, применяемое в безопасных дозах. Также будущая мамочка должна тщательно следить за своим питанием.
Бывает и так, что ощущая дискомфорт в суставах пальцев рук, беременной женщине для избавления от него достаточно подкорректировать свой рацион. Это сбалансирует норму полезных микроэлементов в организме женщины. Возможно, будет необходима замена употребляемых продуктов. К примеру, необходимо будет регулярное употребление продуктов, богатых кальцием (сыр, молоко, творог, кефир).
Не стоит пренебрегать и морепродуктами, к примеру, лосось и тунец могут «снабдить» организм беременной женщины многими полезными веществами, которые пойдут на пользу не только мамочке, но и малышу. В рационе должны быть и печень, яичный желток.
Причины болей в суставах
 Боли в суставах рук у беременной женщины могут возникать по многим причинам. К примеру, боли в суставах можно объяснить нагрузкой, которая растет день ото дня. Тяжелый животик оказывает давление на весь двигательный аппарат, поэтому необходимо всегда, на протяжении всего срока беременности следить за своим весом. Возможно, болят суставы рук у беременной женщины и из-за того, что в организме начинает усиленно вырабатываться релаксин, влияющий на размягчение суставов. Природа предусмотрела это для того, чтобы в будущем малыш мог продвигаться по родовым путям.
Боли в суставах рук у беременной женщины могут возникать по многим причинам. К примеру, боли в суставах можно объяснить нагрузкой, которая растет день ото дня. Тяжелый животик оказывает давление на весь двигательный аппарат, поэтому необходимо всегда, на протяжении всего срока беременности следить за своим весом. Возможно, болят суставы рук у беременной женщины и из-за того, что в организме начинает усиленно вырабатываться релаксин, влияющий на размягчение суставов. Природа предусмотрела это для того, чтобы в будущем малыш мог продвигаться по родовым путям.
Однако не стоит полагать, что только лишь увеличенная нагрузка может стать причиной болевых ощущений в суставах, в частности в руках. Возможно, боли в суставах могут иметь объективные причины, связанные с заболеванием опорно-двигательного аппарата. Заболевание может начать развивать еще до начала беременности и иметь скрытую форму, а во время беременности приобрести обостренную форму. Однако все проблемы можно решить, поэтому не стоит впадать в панику.
Лечение и профилактика
Причин возникновения болей в суставах рук может быть множество, в том числе и бессонница, часто встречающаяся у беременных женщин. Конечно, если болевые ощущения в пальцах беспокоят постоянно, следует обратиться к специалистам за квалифицированной помощью.
Однако женщина может сама предпринять определенные профилактические меры, которые помогут избежать болей в суставах. В первую очередь, нужно обратить внимание на свое питание. Рацион должен быть тщательно продуман и не лишен полезных веществ и микроэлементов. В меню будущей мамочки должна ежедневно присутствовать кисломолочная продукция.
Запомните! В случае необходимости только врач может назначить дополнительный витаминный комплекс, который поможет восполнить недостаток полезных веществ в организме мамы.
 Больные суставы рук можно слегка помассировать, это поможет расслабиться. Но главное, будущей матери не стоит падать духом и не выискивать болезненные симптомы. Не стоит заниматься самовнушением, относительно своего плохого самочувствия, и тогда болевые ощущения отступят. Чаще бывайте на свежем воздухе, совершая пешие прогулки.
Больные суставы рук можно слегка помассировать, это поможет расслабиться. Но главное, будущей матери не стоит падать духом и не выискивать болезненные симптомы. Не стоит заниматься самовнушением, относительно своего плохого самочувствия, и тогда болевые ощущения отступят. Чаще бывайте на свежем воздухе, совершая пешие прогулки.
Когда во время беременности ослабевает иммунитет, могут начать проявляться суставные недуги, не связанные с интересным положением. Поэтому поддерживайте иммунитет и ешьте больше «полезных» продуктов!
Болят суставы пальцев рук при беременности

Беременность – этап в жизни женщины, когда ее организм испытывает колоссальные нагрузки. Возникают многие неприятные ощущения, которые быстро проходят с рождением малыша. Многие жалуются, что при беременности болят составы рук.
Болеть могут не только руки, но и спина, стопы, колени. Причины могут быть разными, но все-таки следует проконсультироваться с доктором и постараться облегчить неприятные ощущения и боль в этот период.
Неприятные симптомы при беременности
Более половины беременных ощущают боли в области спины и конечностей, особенно рук. Болевые ощущения могут проходить быстро, могут ощущаться постоянно. Врачи называют такое явление синдромом запястного канала, связывают с тем, что происходит передавливание пучка нервов, которые соединяют между собой кисть и пальцы рук.
Это начинается в последнем триместре беременности, после родов быстро проходит. В это время начинается интенсивный набор веса и отечность. Эти факторы способствуют тому, что функции нервных окончаний суставов рук временно ухудшаются, что приводит к различным неприятным ощущениям.
Кроме боли, женщина, ожидающая появления ребенка, может испытывать другие симптомы:
- пальцы на руках могут дрожать, покалывать зудеть или печь;
- может возникнуть внезапная острая боль, пронизывающая руку от локтя до запястья, прострел;
- большой палец плохо сгибается при сжимании, это касается и других пальцев;
- онемение как отдельных пальцев, так всей руки одновременно;
- боль в предплечье или плече возникает внезапно и резко, затем также внезапно проходит.
Боль может возникнуть в любой точке сустава, его анатомических составляющих – мышцах, связках, сухожилиях. Для того чтобы выяснить причины такой боли, необходима консультация специалиста.

Часто она вызвана обострением хронического артрита, а их более 100 наименований. В этом может разобраться только доктор. Только он может назначить индивидуальное и безвредное для будущего малыша медикаментозное лечение.
Желательно сообщить о своей болезни гинекологу в тот момент, когда вы становитесь на учет, чтобы он был в курсе возможных последствий и обострений.
Причины болей могут скрывать и другие проблемы, связанные с беременностью. После родов они обычно быстро проходят, ведь организм постепенно восстанавливает гормональный баланс, справляется со стрессом, нервные каналы возвращаются к нормальному функционированию. Обычно на это нужно всего несколько месяцев. Но если болезненные ощущения не проходят, то следует показаться специалистам.
Причины болей в суставах рук при беременности
Сразу после оплодотворения в организме беременной женщины начинают происходить изменения. Это связано с гормональным фоном, ослаблением иммунитета, повышающимися нагрузками. Болеть суставы рук при беременности могут при разных обстоятельствах.

Наиболее часто это связано со следующими причинами:
- обострением хронических заболеваний суставов. Если до беременности женщина уже страдала этим недугом, то велика вероятность, что в период вынашивания ребенка артрит даст о себе знать с новой силой. Ни в коем случае нельзя заниматься самолечением в этой ситуации. Здесь нужна помощь профессионала. Только он может назначить лекарственные препараты в индивидуальном порядке, которые женщина будет принимать под его наблюдением. Ведь теперь она отвечает не только за себя, но и за малыша на всем сроке беременности;
- может наблюдаться недостаток в организме питательных веществ, витаминов или минералов. Чаще всего не хватает кальция, которого беременная женщина должна употреблять значительное количество в сутки. При неправильном обмене веществ, когда кальций не усваивается, или при несбалансированном питании образуется его дефицит, при котором болят пальцы рук при беременности. Гинеколог назначает биохимический анализ крови, по результатам которого советует витаминно-минеральные комплексы с повышенным содержанием кальция, биодобавки или регулирует суточный рацион питания, назначая особые диеты. На протяжении всего срока беременности необходимо ежедневно включать в питание молочные продукты, содержащие кальций – творог, сыр, кефир, молоко. Хорошо кушать морепродукты, рыбу – лосось или тунец, печенку и желток яиц. Все эти меры постепенно урегулируют уровень питательных веществ в организме;
- у женщины, вынашивающей ребенка, увеличивается выработка гормона релаксина. Это необходимо для подготовки к родам, чтобы ребенок свободно перемещался по родовым путям, а тазобедренные суставы могли свободно разойтись во время нагрузки. Гормон вызывает размягчение всех суставов, что может стать причиной, по которой при беременности болит рука во втором или третьем триместре. В этом случае предпринять ничего нельзя, нужно просто потерпеть. Болеть могут все суставы, но после родов это быстро проходит в результате стабилизации гормонального баланса;
- весь период беременности необходимо строго следить за своим весом. Лишние килограммы могут оказать негативное влияние на опорно-двигательный аппарат, вызывая непосильные нагрузки.
Как справиться с болезненными ощущениями
В том случае, если пальцы рук при беременности болят, то необходимо делать простые упражнения для усиления микроциркуляции крови. Снимите с рук массивные кольца, браслеты, часы.

Просто аккуратно растирайте пальцы и прислушивайтесь к своим ощущениям. Они должны вызывать чувство расслабления и успокоения. Чаще поднимайте руки вверх и держите так несколько секунд. Немедленно прекратите упражнения, если вы ощутили дискомфорт.
Можно приложить лед или сделать ванночки, используя холодную воду. Но будьте осторожны, велика вероятность переохлаждения.
Делайте легкий массаж, начиная растирать кончики каждого пальца, перемещаясь к кисти, затем локтям, плечам и спине. Самой хорошо растереть спину не удастся, поэтому следует попросить об этом кого-то из близких.
Будет хорошо, если вы немного освоите основные методы рефлексотерапии. На стыке ладони и запястья расположена точка, надавив на которую, вы мгновенно ощутите боль. Подержите так минимум 6 секунд. Боль должна быстро пройти.
Такие точки есть и на стопах ног. Найдите безымянный палец, спуститесь вниз на два сантиметра и, надавив, подержите десять секунд. В этом случае вы также должны испытать облегчение.
Вот еще несколько практических советов, которые избавят от неприятных ощущений:
- не убирайте ладони под подушку во время отдыха;
- если почувствовали, что ломит пальцы рук при беременности, энергично подвигайте ими, поднимите вверх, опустите вниз;
- на протяжении дня сгибайте и разгибайте руки в ладонях, кистях, локтях;
- не выполняйте работу, которая связана с одними и теми же движениями, то есть избегайте монотонности;
- когда сидите, старайтесь, чтобы руки не висели, положите их на подушку, опустите на подлокотник.
Рецепты народной медицины при болях в суставах при беременности
Если при беременности болят суставы на руках, можно воспользоваться рецептами народной, традиционной медицины. Ванны, мази, компрессы, настойки обязательно снимут болевой синдром, но перед их применением все-таки нужно посоветоваться с гинекологом.
Самые распространенные методы, которые можно использовать, если вы испытываете боль в руках при беременности:
Болят суставы пальцев рук при беременности
Во время беременности женскому организму приходится сильно перестраиваться за короткий срок. Происходящие изменения дают о себе знать перепадами настроения, усилением восприимчивости, болевыми ощущениями.
Естественные незначительные боли в области рук, ног, спины не должны волновать будущую маму – они реагируют на возросшую нагрузку. А вот на сильные, продолжительные боли в суставах во время беременности следует обратить внимание и показаться специалисту. Они могут быть предвестниками начинающихся хронических заболеваний.
Причины боли
Пальцы рук содержат самые подвижные и мелкие суставы организма. На них в первую очередь отражаются видимые и невидимые патологии нехватки питательных веществ и зарождающихся болезней.
Причин, которые вызывают боли в суставах пальцев во время беременности, на самом деле много. В первую очередь — это нехватка кальция или избыток релаксина, ослабленный иммунитет. Но также болезненный синдром у беременных может являться признаком заболеваний суставов. Рассмотрим каждую из этих причин более подробно.
Туннельный синдром
Боли в кистях рук у беременной женщины могут быть вызваны сдавливанием срединного нерва в области анатомического канала запястья (туннеля). Проявляется он начиная с третьего месяца и до конца беременности при склонности к отекам рук.
При синдроме запястного канала немеют первые три пальца руки ночью или во время вождения автомобиля, удерживании телефона в руке при разговоре и при любых других фиксированных изменениях положения кисти.
Во время вынашивания ребенка поражаются обе конечности, что не представляет угрозы для жизни, но требует обследования для уточнения диагноза. Применяют тесты: Тиннеля, Фалена, манжеточный и постуральная провокация. Иногда назначается электронейромиография для диагностирования и других заболеваний нервной системы.
При туннельном синдроме симптомы заболевания могут проявляться как:
- Слабость мышц кисти при сжимании. Женщине трудно удерживать предметы в руке при помощи большого пальца.
- Резкие, острые боли в предплечье.
- Жжение, мурашки, зуд, тремор в пальцах.
- Прогрессирующая немота кисти при прогрессировании заболевания.
После родоразрешения боль обычно проходит. Если улучшение не наступает, то хирургическое вмешательство с надрезом связок запястья снижает давление на нерв.
Дефицит кальция
Практически все беременные сталкиваются с авитаминозом. И в первую очередь возникает дефицит кальция. Симптомами, указывающими на недостаток этого минерала в организме, будут являться:
- Разрушение эмали зубов.
- Расслоение и ломкость ногтей.
- Остеопороз.
- Выпадение волос.
- Судороги и мышечные боли.
Для правильной постановки диагноза в период беременности нужно сдать кровь на биохимию. При подтверждении дефицита элемента врач назначит правильную схему приема витаминов. Причем кальций принимается одновременно с витамином D.
Питание корректируется в сторону кальцийсодержащих продуктов: молока, творога, печени, яичных желтков, сыра, лосося, тунца, трески, палтуса, сельди. Для облегчения боли в суставах могут быть прописаны БАДы.
Ребенок, испытывающей недостаток кальция в период внутриутробного развития, будет подвержен заболеванию рахитом.
Избыток релаксина
Еще его называют гормоном беременности. Синтез в организме происходит в яичниках, эндометрии, маточных тканях или в плаценте. Воздействие релаксина заключается в следующем:
- Он подготавливает организм к деторождению, формируя родовой канал.
- Расслабляет связки костей таза.
- Способствует раскрытию шейки матки во время родов.
- Снижает маточный тонус.
Так как суставы кистей размягчаются при избытке вырабатываемого гормона, они болят начиная с 3 месяца беременности (особенно при физических нагрузках). Это побочное действие, которое не поддается медикаментозному лечению и проходит после родов.
Ослабление иммунитета
Иммуносупрессия (подавление естественного иммунитета) – уникальное природное явление. Иммунитет должен снижаться, чтобы не было отторжения наполовину генетически чужеродных для женщины антигенов плода на протяжении всего срока беременности. При этом будущие мамы больше подвержены простудным заболеваниям и испытают боль при обострении вялотекущих хронических заболеваний в суставах.
Признаки снижения иммунитета:
- Восприимчивость к инфекциям.
- Слабость, вялость, хроническая усталость.
- Головные боли, сонливость.
- Боль в мышцах и суставах.
Чтобы уточнить диагноз, врач назначает анализ крови на содержание антител IgG, IgN, IgA. При ослаблении иммунитета снижается содержание первого показателя и повышается уровень двух вторых.
Чтобы обезопасить себя от простуды и болей в суставах, нужно установить режим дня, избегать большого скопления народа, соблюдать личную гигиену, правильно питаться, много гулять.
Фибромиалгия
Поражение мягких околосуставных тканей называется фибромиалгией. При этом боль ощущается в костях, мышцах и суставах. Симптомами, кроме болевых ощущений в области рук, являются:
- Мышечная боль во всем теле.
- Депрессивные расстройства.
- Скованность организма по утрам.
- Бессонница.
Причины развития заболевания медициной не определены. Предполагается наличие наследственных факторов. Диагностика затруднена, так как нет специальных анализов для определения болезни. В первую очередь исключаются похожие заболевания, затем определяется комплекс симптомов и их продолжительность, после этого выявляются болезненные точки.
Заболевание хроническое, не вылечивается, часто обостряется у женщин во время беременности вследствие снижения иммунитета.
Заболевания суставов
Хроническая форма суставных болезней обостряется в самый нежелательный период – когда мама вынашивает ребенка. Это могут быть:
- Остеоартрит пальцев рук.
- Ревматоидный артрит.
- Ревматическая полимиалгия и другие.
В медицине выявлены более 90 видов артрита, которым подвержены суставы. У женщины в положении может развиться любой.
Консультация врача важна, если будущая мама испытывает постоянную, непонятную, приносящую дискомфорт, боль. При этом необходимо учитывать, что только специалист может принять решение об обоснованности применения медикаментозного лечения. То есть, нельзя заниматься самолечением.
Лечение
При болях физиологического характера, сопутствующих беременности, особого лечения не требуется. Если руки болят нестерпимо сильно, применяются медикаменты или народные средства для притупления боли. При воспалении врач назначит лекарственные препараты, применение которых не нанесет вреда маме и малышу.
Медикаменты
Применение большинства медикаментов запрещено при беременности, поэтому врачи назначают витамины и гомеопатические средства. Нельзя лечиться антибиотиками. Самый опасный период, когда стараются обойтись без лекарств – до 16 недель, пока не закончится формирование плаценты.
Какое лечение может порекомендовать врач:
- При туннельном синдроме назначается витамин B6. Боль отступит, если носить медицинскую шину на запястье и пройти курс массажа пальцев.
- Недостаток кальция восполняется назначением кальцийсодержащих препаратов и витамина D.
- При болях, вызванных избытком релаксина, лекарственные препараты не назначаются, обезболивание осуществляется народными средствами.
- Ослабление иммунитета лечится интерфероном в мазях и свечах.
- Фибромиалгия с осторожностью лечится Нейронтином и Пребагалином.
- Боль при хронических заболеваниях суставов снимается нестероидными противовоспалительными средствами, гормонами, салицилатами.
Если есть возможность снять боль без препаратов, например, народными средствами, то именно их желательно применить. Но тоже без разрешения доктора делать этого не стоит.
Народные средства
Наружное применение мазей, ванночек и растираний на основе природной аптеки не повредит ни маме, ни ребенку, зато освободит пальцы рук от сковывающей боли.
Какие средства предлагает народная медицина:
- Ванночка с шалфеем: 30 г сухих цветов шалфея запариваются в 1,5 л кипяченой воды, настаиваются не менее 2 часов. После этого настой разбавляется 200 мл горячей воды. Кисти рук держатся в ванночке 15 мин. Курс лечения – 14 дней.
- Солевой компресс. Морская соль прогревается на сухой сковороде и заворачивается в ткань, которой обматываются руки, когда они сильно болят. После того как соль отдаст все тепло повязка снимается и кисти смазываются пихтовым маслом.
- Обтирания каланхоэ. Свежими листьями заполнить пол-литровую банку до горлышка, влить 98% спирт (чтобы покрыл все листья), выдержать в темноте 7 суток, несколько раз в день встряхивая банку. Когда настой будет готов, обтирать больные пальцы трижды в день.
- Глиняные обертывания. Лечебная глина разводится теплой водой до консистенции густой сметаны. Смесь наносится на больные суставы, сверху накрывается целлофаном и тканью, оставляется на ночь. Курс неограничен, применяется до тех пор, пока руки болят.
Применение любого лечения при беременности должно согласовываться с врачом.
Болят суставы пальцев рук при беременности
Что делать, если болят пальцы рук при беременности?
Чаще всего во время сна, ночью, в тканях скапливается жидкость и, как результат, отекают руки. Чтобы избежать проблемы, виной которой являются отеки рук при беременности. называемой «туннельным синдромом» запястья, когда жидкость, скапливаясь в запястьях, оказывает давление на нерв, расположенный там, блокируя его. Блокирование нерва, который обеспечивает чувствительность пальцев, вызывает ощущение покалывания и (или) жжения в пальцах.
Что же можно предпринять самой, чтобы перестали докучать отеки рук при беременности .
Обязательное соблюдение нормальных условий труда беременной. Следите, чтобы не было физических перегрузок рук. В то же время нужно достаточно много двигаться, чтобы предотвратить застой жидкости в организме. Лучше всего пусть это будут прогулки на свежем воздухе, от 2 часов в день. Введите в гимнастику обязательные упражнения для рук (сжимания, разжимания пальцев рук в положении «руки над головой»).
Полноценно отдыхайте и постарайтесь исключить негативные эмоции.
Внимательно следите за весом тела. Увеличение веса не должно превышать 300-500 г в неделю.
Количество выпитой жидкости должно совпадать с количеством ее вывода из организма. Норма употребления жидкости 1,5-2 л в день. Учитываются все употребленные продукты – супы, вода, компоты, чай, кофе, йогурты, молочные и молочнокислые производные, соки, фрукты и овощи. Ориентируйтесь приблизительно, что употребленные 1200-1500 л жидкости должны быть выведены на.
Не обезвоживайте организм лишними ограничениями, как правило, организм знает, что ему нужно.
Откажитесь от соленой, острой, копченой пищи.
Ограничьте употребление соли с 12-15 г до 7 г в день. Натрий, содержащийся в соли, задерживает вывод жидкости из организма, увеличивая и без того большую нагрузку на почки .
Употребление витаминов, по согласованию с врачом, укрепит сосудистые стенки, улучшив текучесть крови по сосудам, а, следовательно, снизив отеки рук при беременности .
Можно пить фиточаи, с мочегонным эффектом (настои брусничного листа, медвежьего ушка, семян льна, клюквенный и брусничный морсы) не больше 3-4 недель и, согласовав с врачом, конечно.
Мочегонные препараты может назначить только врач.
Беспроблемной беременности вам и легких родов, будущие мамочки!
Понос на ранних сроках беременности: причины и методы лечения
Применение свечей во время беременности
Фурункул при беременности: насколько это опасно и как лечить?
https://www.youtube.com/watch?v=S3lMZRKrxjs
Распухшие пальцы и кисти рук, боль при сгибании суставов и синюшные пальцы: какая женщина будет в восторге, увидев такую картину? Нередко отечность появляется по утрам после бурной вечеринки или во время беременности, но иногда она может говорить о довольно неприятных заболеваниях, таящихся в Вашем организме.
Расшифровывается понятие «отек» очень просто – это излишнее скопление жидкости в тканях организма, которая не выводится сама собой по разным причинам. Отекать могут ткани абсолютно разных органов как внутри тела, так и снаружи. А вот отек рук причиняет немалый дискомфорт и иногда даже значительную боль, ведь этим инструментом мы привыкли пользоваться постоянно. Именно поэтому стоит разобраться, по какой причине отекают руки и как следует правильно лечить отечность.
Иногда мы совершенно точно можем угадать, откуда с утра появились отеки на руках. Самая распространенная причина этого – большое количество жидкости, выпитой накануне вечером. Эта причина не считается страшной, хотя, конечно, приносит некоторое количество неприятных ощущений. Вы ведь наверняка замечали, что по утрам не можете до конца согнуть пальцы, они имеют необычный цвет, а кольца снять практически невозможно. Это как раз и говорит об отечности.
Припухлость может сигнализировать и о более серьезных проблемах, которые, возможно, никак иначе себя не проявляют. Например, отеки говорят о заболеваниях сердечной мышцы. У пожилых людей отеки, возникшие вследствие венозной либо сердечно-сосудистой недостаточности – это вовсе не редкость. Такое случается, потому что сердечная мышца работает не в полную силу, следовательно, кровь не перекачивается с нужной ск
Источник
Потеря гибкости суставов доставляет немало дискомфорта, сковывая движения, мешая заниматься привычными делами. Данная статья поможет разобраться в том, почему суставы на руках болят и опухают суставы причины какой болезни и какого лечения требуют такие заболевания.
Если не искать причину, почему опухают суставы на пальцах рук и игнорировать симптомы, болезнь приобретет хроническую форму, и деформация фаланг станет необратимым процессом.
У многих людей, страдающих таким недугом, боли появляется преимущественно утром, до обеда. На протяжении дня уровень боли снижается, припухлость проходит, но к ночи симптомы возобновляются.
Причины отёка
Заболевание определяется исходя из симптоматики и сопутствующих признаков. Причина отека и боли в суставах пальцев кроется в болезнях дегенеративно-деструктивного характера, которым сопутствуют разрушения хрящевой ткани и деформации пальцев.
Отечность пальцев на руках нередко встречается у пожилых людей, вследствие задержки жидкости в тканях или по причине серьезных возрастных изменений в организме.
Артрит характеризуется началом воспаления и является тяжелой формой патологии. Игнорируя заболевание, пациент рискует полностью утратить дееспособность пальцев. Артрит обусловлен воспалительным процессом в синовиальной оболочке суставов, которая отвечает за выработку смазки.
При артрите видоизменяется сустав, происходят нарушения двигательных функций пальцев. Артрит отличается симметричностью развития заболевания. Чаще всего возникает полиартрит, реже наблюдает моноартрит (распух один сустава пальца).
Артроз нередко встречается у людей, следующих п
Источник
В период вынашивания ребенка женщине хочется наслаждаться своим положением, но далеко не всегда это оказывается возможным. Порой будущую маму беспокоят разные недомогания, среди наиболее частых – боль и дискомфорт. Около 30 женщин из 100 сталкиваются с тем, что у них болят пальцы рук при беременности. Чтобы справиться с этим симптомом, необходимо точно знать причину его возникновения.
Боль в пальцах рук при беременности возникает обычно в третьем триместре. Причиной этого становится сдавливание нервов, соединяющих кисть и пальцы. Происходит деформация из-за избыточной массы тела, отеков.
В большинстве случаев ситуация не требует врачебного вмешательства. Дискомфорт проходит самостоятельно после родов.
Но если боль становится невыносимой или мешает пальцам выполнять привычную работу, то есть повод проконсультироваться с доктором. В запущенных случаях может понадобиться хирургическое вмешательство.
Во время лечебной процедуры косые связки частично надрезаются, что позволяет избавиться от дискомфорта.
Убедиться в том, что причиной неприятных ощущений стал именно синдром запястного канала, помогут следующие симптомы:
- жжение;
- зуд;
- онемение;
- судороги;
- прострелы от локтя к запястью.
Женщина может жаловаться на то, что сильно болят пальцы на руках. Во время беременности ощущается слабость при сжимании, которой ранее никогда не было.
Что делать?
Перед проведением каких-либо терапевтических действий необходимо обязательно проконсультироваться с врачом. Обычно помощь будущей маме сводится к рекомендациям:
- не класть руку под голову во время сна;
- не носить тугие браслеты на запястье;
- во время приступа онемения необходимо активно двигать пальцами;
- как можно чаще сгибать и разгибать пальцы, кисть, локтевой сустав;
- отказаться от работы, требующей монотонных движений.
Советуем прочитать, какие эфирные масла при беременности считаются небезопасными.
Узнайте, можно ли принимать Эспумизан при беременности.
По рекомендации доктора допустимо использовать обезболивающие и улучшающие кровообращение препараты. Обычно они применяются наружно.
Дефицит кальция
Если женщина жалуется на то, что у нее болят фаланги пальцев при беременности, то причина может скрываться в дефиците кальция. Как известно, в течение долгих 9-ти месяцев происходит активный рост нового организма. Для правильного формирования костного аппарата малыша требуется кальций.
Если он не поступает в организм женщины вместе с едой или по каким-то причинам не усваивается, то кроха вынужден черпать имеющиеся запасы. Недостаток этого важного элемента сказывается не только на состоянии волос и ногтей, что заметно в первую очередь.
Также он может проявляться неприятными ощущениями, дискомфортом и болью в суставах.
Если лабораторно подтверждено, что дискомфорт в пальцах вызван недостатком кальция, то будущей маме назначаются биологические добавки или витаминные комплексы. Не последнюю роль играет питание женщины. В ее рационе должны присутствовать молочные продукты: сыр, молоко, сливки, творог, сметана.
Обязательно назначается витамин Д3, так как без него кальций не усваивается должным образом. Многие витаминные комплексы уже содержат это вещество, поэтому дополнительного приема не требуется.
https://www.youtube.com/watch?v=7c7mvcVwJiU
Важно: биологические добавки на основе кальция нужно очень осторожно принимать беременным женщинам, имеющим мочекаменную болезнь.
Во время вынашивания малыша на организм женщины возлагается серьезная нагрузка. Не является редкостью обострение хронических заболеваний. Если ранее у будущей мамы были проблемы с суставами, то не приходится удивляться тому, что ей больно сгибать пальцы рук при беременности. Речь может идти о таких патологиях, как:
- ревматоидный артрит;
- псориатический артрит;
- подагрический артрит;
- инфекционный артрит;
- деформирующий полиостеоартроз.
Все патологии предполагают медикаментозное лечение, а также поддержание состояния пациентки при помощи аптечных средств и физических упражнений. Большинство лекарственных препаратов относятся к запрещенным для будущих мам. Поэтому самостоятельно никаких действий предпринимать нельзя.
Многие женщины только в третьем триместре сталкиваются с неприятными ощущениями в конечностях. Почему у них болят пальцы рук? При беременности происходит гормональная перестройка. На разных сроках выработка одних гормонов сменяется другими. Это необходимо для правильного течения беременности.
Болят суставы пальцев рук при беременности: причины, лечение, профилактика
04.12.2017
При наступлении беременности многие женщины жалуются, что их беспокоят неприятные ощущения в сочленениях. Чаще всего беспокойство будущей мамы не обосновано: дискомфорт считается нормальным процессом во время гестационного периода.
При появлении болей беременной не нужно терпеть — кому нужны страдания и беспокойства? Разумнее всего обратиться к врачу для выяснения причины возникновения симптоматики, так как боль может быть проявлением серьезного заболевания.
Причины суставных болей бывают физиологическими, психологическими и психосоматическими.
Существуют факторы, из-за которых практически любая беременная женщина ощущает неприятные ощущения в области подвижного соединения костей:
- Дефицит кальция. В период формирования скелета ребенка происходит массивная передача микроэлемента от матери плоду. Первыми начинают страдать сочленения челюсти. Беременная женщина испытывает недостаток вещества, и развиваются боли. Челюстные суставы хрустят при открывании рта, начинают причинять беспокойство.
- Прибавка массы тела. Возрастание нагрузки на сочленения из-за повышения веса женщины влияет на функцию опорно-двигательной системы. Масса тела растет вплоть до 38-40 недели из-за увеличивающейся матки, плода и околоплодных вод. Ноги немеют и начинают болеть.
- Повышенная выработка релаксина. При беременности гормон размягчает тазовые связки, благодаря чему организм женщины подготавливается к родам и облегчается продвижение ребенка через родовые пути. Однако одновременно гормон воздействует и на связки, не задействованные в родовом процессе. Специфическим симптомом повышенной продукции релаксина во время беременности считают поражение плечевого, локтевого и коленного сочленения из-за развития повышенной подвижности связок.
- Недостаток витамина D. Когда женщина несбалансированно питается, и витамина нет в рационе в необходимом количестве, появляются боли в подвижных соединениях.
Непатологические боли возникают во втором триместре и на поздних сроках беременности, усиливаются при ходьбе или стоянии на ногах. При отдыхе или после ночи неприятные ощущения в сочленениях проходят.
Перечислим основные:
- Синдром карпального канала. Начиная со 2 триместра беременная женщина впервые может столкнуться с мучительным дискомфортом в суставах пальцев рук. Врачи объясняют это прибавкой массы тела, из-за которого сдавливается трубка, соединяющая кисть с пальцами. Нарушается функция нервов в руке с появлением боли.
- Симфизит. Заболевание представляет собой воспалительный процесс в лонном сочленении. Образуется при травмах, излишней массе тела беременной женщины и чрезмерной выработке релаксина. Кости паха становятся более подвижны и склонны к воспалению.
- Системные болезни. Органом-мишенью при патологии становятся суставы. Аутоиммунные процессы провоцируют продукцию антител к собственным клеткам. Системная красная волчанка, ревматоидный артрит, васкулиты и периартериит характеризуются поражением суставов и связок всего организма. К примеру, при СКВ в патологический процесс вовлекаются некрупные подвижные соединения рук. Ревматоидный артрит характеризуется поражением мелких суставов ладоней и стоп, появлением в них чувства боли, сжатия, скованности по утрам после сна.
- Артроз у беременных. Недуг характеризуется дегенеративными процессами в сочленении, из-за чего его ткани истончаются и изменяются. Чаще всего повреждается тазобедренный сустав, при котором появляется боль сбоку бедренной части ноги с левой или правой стороны, а само сочленение опухает и не совершает полный объем движений.
- Травма в области сустава: при получении вывихов, ушибов, переломов костей появляется боль, увеличивающаяся при движении.
Один из факторов появления болей в подвижных соединениях при беременности — нарушение психологического состояния. Наиболее распространенной причиной считается депрессия в конце срока гестации.
Будущая мать впадает в уныние из-за нового ритма жизни, потери прежнего круга общения, неудовлетворенности внешним видом и боязнью родового процесса.
Произошедшие и грядущие перемены могут спровоцировать возникновение суставных болей различной интенсивности.
Такие состояния при вынашивании ребенка, когда болит в суставах бедер, — не редкость. Но терпеть боль в «интересном положении» женщине трудно.
Если она появляется на поздних сроках (ближе к родам) и выражена слабо, то будущие мамочки терпят, понимая, что скоро все закончится.
Но если боли в суставах начинают беспокоить маму уже на ранних сроках вынашивания ребенка, то это повод обращения к врачу. Итак, узнаем о возможных причинах патологии и о том, чем можно снять боль в суставах.
Суставы представляют собой подвижные части конечностей, зоны, где совмещаются две кости. В период вынашивания малыша суставные боли могут быть физиологичными, то есть связанными с нагрузкой (увеличением веса) на них, и нефизиологичными. Последние — это когда боль является симптомом определенного заболевания, и чаще всего это артриты, артрозы.
Сегодня их существует немало видов, поэтому диагностировать такие состояния должен специалист. Заболеваниями суставов занимаются врачи-остеопаты. Так что при жалобах будущей мамочки на подобные болевые синдромы лечащий гинеколог, скорее всего, назначит консультацию узкопрофильного специалиста.
Он после проведенной диагностики и будет определять методику дальнейшего лечения будущей мамочки.
Если речь идет о физиологических причинах болевого синдрома в конечностях, то, как показывает практика, способствует этому нехватка кальция. Чтобы подтвердить такие предположения, гинеколог может направить женщину на биохимический анализ крови. После подтверждения диагноза женщине назначают препараты кальция, витамина Д, рекомендуют коррекцию рациона.
Они возникают по ряду причин. Выяснить их и назначить грамотное лечение — задача наблюдающего женщину врача.
В большинстве случаев боль в этой зоне является симптомом синдрома запястного канала. Заболевание по статистике проявляется у 40% всех беременных. Болят суставы пальцев рук чаще во втором и третьем триместрах. И в таких случаях говорят о физиологических причинах.
Ведь болезненные ощущения связаны с интенсивным набором веса, сдавливанием трубки, соединяющей кисть с пальцами, часто сочетаются отеки и боли в суставах. При этом нарушаются функции нерва, а проявляется такое состояние тем, что болят кисти и пальцы верхних конечностей. Помимо такого проявления синдрома запястного канала могут возникать и другие.
Это жжение, зуд, покалывание в пальцах, дрожь. Женщина может ощущать слабость пальцев при сжимании, их онемение. Эти признаки могут нарастать.
Поскольку иммунитет беременной женщины уже в первом триместре значительно снижается, то при наличии хронических заболеваний суставов они могут обостряться. Проявляется это и болями в локтевых суставах.
В подобных ситуациях женщина должна обратиться за консультацией к тому врачу, у которого лечила артрит до беременности. Ведь медикаментозные средства может назначить в ее новом положении только специалист.
Боли в локтевых суставах во втором и третьем триместрах могут быть связанными с действием гормона релаксина.
Нередко при у вынашивающей ребенка женщины проявляются симптомы ревматической полимиалгии и артериита. Эти воспалительные заболевания сопровождают друг друга. Ревматическая полимиалгия поражает крупные суставы, в числе которых и плечевой. Болевой синдром в таком случае выражен несильно, но женщина просто не может поднять руку, поднести ее к лицу, двигать плечами.
Именно на нижние конечности приходится большая нагрузка в третьем триместре вынашивания малыша. Поэтому появление дискомфорта, тяжести в ногах — явление нормальное, физиологичное. Если же речь идет о сильных болях на ранних сроках даже в горизонтальном положении, то требуется консультация специалиста.
Механическая боль в суставе бедра в таком случае проявляется при нагрузках. Она проходит после длительного отдыха.
Чаще всего болит тазобедренный сустав при беременности в ответ на гормональные изменения в организме матери. Действие гормонов расслабляет связки и мышцы, в том числе и в тазобедренном суставе.
Так природа позаботилась о том, чтобы дитя легче проходило по родовым путям при появлении на свет. В таком случае появляются ноющие боли, которые может ослабляться и усиливаться.
Проходят они после родов.
Также причиной того, что болит сустав в бедре при беременности, может быть нагрузка на него из-за роста матки. Она давит на все органы малого таза и соответственно на кости. Интенсивный рост плода, многоплодная беременность, слишком большой набор веса женщиной затрудняют ее передвижения. Тогда напряжение мышц и связок приводит к сильным болям. Но они терпимые и проходят после отдыха.

Еще одной причиной болевого синдрома в этом месте может быть обострение старых травм либо хронических недугов. Ревматическая полимиалгия во время беременности — причина того, что болят крупные суставы, в числе которых плечевой и тазобедренный. В таком случае женщина просто не может двигать ногами.
Нехватка кальция — самая частая причина дискомфорта в этой зоне ног. Проявляется дефицит микроэлементов терпимой ноющей болью, быстрой усталостью при ходьбе.
Многие женщины даже при беременности продолжают ходить в обуви на высоком каблуке. Без сомнений, это вредно. И первым будет реагировать на такую нагрузку голеностопный сустав. Поэтому, устранив такой провоцирующий фактор, можно быстро забыть о болевом синдроме в голеностопе.
Еще одна его причина — фибромиалгия. Этот недуг сопровождается чувствительностью и болью в суставах, мышцах. Заболевание связано со сверхчувствительностью нервных клеток спинного мозга. Появляться фиборомиалгия как раз и может в период вынашивания ребенка, когда иммунитет снижен, а нагрузки на суставы возрастают.
Также боли в голеностопном суставе при вынашивании малыша могут напоминать о прежних переломах. Ведь именно эта часть ноги чаще всего страдает при травмах. Если перелом был открытый, сложный, то он может давать о себе знать после длительных пеших прогулок или просто, когда работа женщины связана с долгим пребыванием на ногах.
Прежде всего, будущие мамочки должны осознать, что при патологиях, связанных с артритами, терапию должен назначать только врач узкого профиля — остеопат, невропатолог, ревматолог.
- Причины развития боли
- Лечебные мероприятия
- по теме
Физиологические причины
Чтобы понять, почему же появляется боль во время беременности, нужно познакомиться со строением сустава. Он представляет собой две кости, которые соединены связками. Сустав подвижен благодаря сухожилиям и мышцам. При появлении болевых ощущений нужно выявить их этиологию. Сегодня медицине известно множество патологий, которые вызывают воспаление суставов. Во время беременности может появиться любая из них.
Вес беременной увеличивается, наблюдается отечность и смещение центра тяжести. В организме происходят гормональные колебания, что тоже способствует появлению болезненности. Изменение центра тяжести тела приводит к нагрузке на суставы. Это характерно для тех, кто страдает остеохондрозом. Подробнее о прибавке в весе во время беременности→
Из-за увеличения веса к болевым ощущениям в области позвоночника присоединяется дискомфорт в коленях, бедрах, стопах. Суставы не успевают адаптироваться к новой нагрузке. Дискомфорт может быть вызван отечностью, характерной для 3 триместра. В первую очередь страдают небольшие суставы – стопы, кисти.
Если болит тазобедренный сустав при беременности, причина, скорее всего, в гормональных изменениях, или же виной тому старые травмы или хронические патологии.
При беременности боли в суставах рук могут возникать по причине нехватки витамина D и несбалансированного рациона. Выяснить точную причину и назначить терапию должен доктор, который наблюдает женщину. Когда при беременности болят суставы пальцев рук, это может говорить о наличии синдрома запястного канала («туннельный синдром»). Данная болезнь фиксируется у 40% беременных женщин.
Болевые ощущения в суставах пальцев рук при беременности часто начинают мучить во 2-3 триместрах. Обычно они связаны с набором веса. Сдавливается трубка, которая соединяет пальцы с кистью, функционирование нервов нарушается, и появляются боли в суставах. Также болеть суставы рук при беременности могут по причине нехватки кальция в организме.
В период гестации гормон релаксин своим действием развивает гиперподвижность связок. Его выработка растягивает лонное сочленение, повышает его подвижность, готовя организм к предстоящим родам. Одновременно гормон воздействует и на другие связки, что вызывает боль в плечевых, локтевых и коленных суставах.
В период беременности болят суставы и по причине специфических болезней, которые характерны только для женщин, готовящихся стать матерями. Иногда, впрочем, наблюдаются неспецифические, совпавшие с этим периодом. Здесь необходимо своевременно начать терапию во избежание осложнений.
Частое специфическое осложнение – симфизит. Это воспаление лонного сочленения, вызываемое чрезмерным количеством релаксина, наличием травм, повышением веса. Большая подвижность костей лона способствует его воспалению.
Для симфизита характерны такие симптомы:
- нарушение походки;
- трудности с поднятием ног;
- боль в районе лобка, бедер, живота и спины;
- ограничение подвижности.
Еще одна причина, почему болят суставы при беременности, — аутоиммунные патологии. Временами в иммунитете женщины наблюдается сбой, провоцирующий образование антител к своим клеткам. Это и способствует развитию аутоиммунных болезней.
К таким относятся:
- красная волчанка;
- ревматоидный артрит;
- периартериит;
- разные формы васкулитов.
Эти патологии вызывают суставные боли. Часто в начале их развития боль является единственным симптомом. В дальнейшем суставы не только болят, но и начинают краснеть, отекать, деформироваться. Если регулярный отдых или постельный режим не решают проблему, нужно проконсультироваться с ревматологом.
Характерные симптомы
По статистике в период беременности примерно у 70% женщин болят руки, спина и ноги. Такой феномен называется «синдром запястного канала». Как правило, эти длительные боли после рождения ребенка — прекращаются. Но некоторые молодые мамы страдают от данного синдрома еще некоторое время.
Боли в руках появляются у женщины на третьем триместре беременности. Тогда будущая мать активно набирает вес. Также вместе с болями в суставах приходят отеки всего тела.
Суставы пальцев рук у беременных женщин болят потому, что возникает передавливание нервных трубок, которые соединяют кисть с рукой.
Стабильное функционирование нервов нарушается, и женщина чувствует боли в пальцах. Однако, длительные болезненные ощущения не являются единственным симптомом синдрома запястного канала. Как правило, он сопровождается:
- Частым зудом и жжением в пальцах и ладонях, а также болями в предплечье.
- Сильным, резким и внезапным характером появления.
- Слабостью пальцев, легким онемением руки.
- Онемением каждого из пальцев.
Довольно просто понизить частоту таких болей. Для этого нужно не спать с руками под подушкой, а при появлении болей размять кисти и подвигать пальцами. Кисти будут разработаны благодаря тому, что женщина будет двигать руками на протяжении дня и делать массаж.
Следует избегать монотонной работы, которая часто становится причиной болей рук во время беременности. Нельзя постоянно держать руки внизу, это спровоцирует сильные приливы крови и отеки конечностей.
Причина подобных болезненных ощущений – артрит либо артроз. Если у женщины ранее были диагностированы эти заболевания, то важно рассказать об этом врачу. Помимо этого, молодая мама может быть в группе риска, и такие заболевания могут появиться либо обостриться в процессе беременности.
Как правило, вся подобная симптоматика исчезает после рождения ребенка. На протяжении нескольких месяцев женщина видит исчезновение отеков, организм начинает восстанавливаться. Но если боли не ушли, нужно обратиться к врачу.
Боли в кисти могут появиться вследствие нарушения нервных каналов. Если этот дефект после беременности не прошел, стоит выяснить почему, поскольку такие деформации предполагают выполнение операции.
Эффективные народные средства
При неприятных ощущениях в сочленении беременные женщины часто прибегают к применению «бабушкиных средств», поскольку уверены, что рецепты нетрадиционной медицины не могут навредить их ребенку. Однако это не совсем верно. Есть травы, которые запрещено использовать при гестации: они приводят к невынашиванию беременности или преждевременным родам. Поэтому народные методы лечения должны применяться с разрешения врача.
Несколько безопасных рецептов:
- Ванночки с хвоей или березовыми листьями. Для приготовления средства потребуется 1 кг ингредиента залить 7 литрами воды. Варить около 30 минут, процедить и добавить в чашу, куда опускаются кисти или стопы беременной.
- Мед с солью. Берут 1 ст. л. меда и перемешивают с 1 ст. л. соли. Средство наносится на льняную салфетку и кладется на больные подвижные соединения. Повязка прикрыть компрессорной бумагой, а сверху укутать шерстяным материалом. Применять каждый вечер перед сном до улучшения состояния.
- Нутряной жир. Наносится при болях в суставах ног во время беременности.
- Сосновые почки с сахаром. В литровую банку помещаю почки сосны слоем 2 см, а сверху насыпают сахар. Далее чередуют слои до заполнения банки. Емкость убирают в сухое темное место на 7 суток. По прошествии времени натирают средством больные сочленения.

Если после родов болит спина, есть эффективный метод – расслабляющие ванны с добавлением морской соли. В ванну нужно насыпать около 250 г морской соли, и эфирные масла по желанию. Процедура длится около 20 минут.
Вместо морской соли можно использовать отруби. Для этого следует прокипятить 1 кг свежих отрубей около 15 минут. Настой процеживается и выливается в ванну.
Боли в кисти и суставе, а также отечность, хорошо снимают хвойные ванны с березой. Нужно взять 1 кг листьев березы и прокипятить их в семи литрах воды около получаса. Листья березы можно заменить на килограмм хвойных иголок. После того, как смесь прокипятится, можно процеживать ее и добавлять в ванну.
Довольно часто при болях в кисти используется калина и сирень. Данные растения имеют большой комплекс полезных свойств. Различаются рецепты приготовления примочек и отваров из этих растений.
Больные места натираются примочками перед отходом ко сну. В это время дня организм расслаблен и может полноценно принимать все воздействия.
Если суставы болят продолжительное время, применяют средство на основе водки и меда, делая компрессы. В жидкости вымачивают бинты и обматывают кисти рук. Водка разогревает кости, а мед питает суставы.
Из-за чего возникает боль в суставах
Боли в руках, спине и ногах могут быть вызваны воспалительным процессом в суставах. После зачатия, организм женщины сильно ослабевает, и работа иммунитета становится хуже.
Если у женщины были диагностированы хронические заболевания суставов, то во время беременности может начаться обострение. В этом случае важно обратиться к врачу.
Врач должен назначить необходимый лечебный курс, который подойдет лучше всего. Нельзя заниматься самолечением на всех сроках беременности.
Данная предосторожность связана с тем, что во время беременности нежелательно употреблять лекарства для суставов. Этим можно нанести вред организму матери или плоду.
Часто болят суставы кистей из-за авитаминоза и недостатка в организме питательных веществ. Во многих случаях, речь идет о недостатке кальция.
В процессе вынашивания ребенка, следует употреблять большую норму кальция в сутки, при условии отсутствия аллергии. Кальций имеется следующих продуктах питания:
- творог,
- молоко,
- сыр,
- ряженка,
- кефир,
- морские продукты.
Если беременная женщина питается несбалансированно либо неправильно, это может стать основанием для возникновения болей в суставах рук.
Чтобы определить степень содержания кальция в организме, следует сделать анализ крови. Биохимический анализ покажет степень насыщенности кальцием. Если у женщины нет достаточного объема кальция, то врач может назначить ей особую диету, а также биологические добавки.
Довольно часть суставы болят после беременности и во время вынашивания вследствие большого количества гормона релаксина. Данное вещество продуцируется у всех беременных женщин, оно участвует в процессе вынашивания ребенка. Релаксин в первую очередь снижает твердость суставов. Иначе тазобедренные кости просто не разойдутся под давлением матки.

У гормона релаксина есть побочное действие – боли в конечностях. Если боли появились у женщины под воздействием этого гормона, ничего предпринимать не нужно. Не получится бороться с релаксином медикаментозными способами.
У беременной женщины болевые ощущения в пальцах рук могут возникнуть вследствие многих причин. Весьма распространённой причиной является возрастающая с каждым днём нагрузка. Животик, который растёт каждую минуту, начинает давить на двигательный аппарат. Чтобы такое не происходило, женщина должна держать свой вес в допустимых для беременности рамках.
К большому сожалению, причиной болевых ощущений в суставах бывает не только увеличение нагрузки, но и другие факторы. В редких случаях боли в пальцах рук провоцируют заболевания опорно-двигательного аппарата. Бывают и такие случаи, когда заболевание начинает формироваться задолго до беременности и имеет скрытую форму.
Ликвидация болей
Во время беременности суставы рук часто подвергаются длительным болевым ощущениям. Чтобы избежать дискомфорта, следует выполнять небольшие упражнения.
Занятия улучшают циркуляцию крови. Кисти рук разминаются очень осторожно. Если манипуляции неприятны и болезненны, лучше всего их прекратить. Важно не носить громоздких тяжелых украшений.
Чтобы уменьшить боли в кистях рук, можно:
- растирать руки,
- прикладывать холод к суставу, не переохлаждая его,
- держать руки в холодной воде, это снимет отек.
Чтобы улучшить отток крови, нужно поднимать руки вверх. При болях в кисти или спине, лучше всего делать массаж, то есть тщательно массировать каждый палец, затем всю кисть, поднимаясь к локтям и плечам. Если массаж делать систематически – это существенно снизит боли и улучшит кровообращение.
Как известно, молодые мамы часто страдают от боли в коленях. Чтобы решить такую проблему, можно задействовать эфирные ароматические масла. Действие масел практически всегда недооценивается.
Необходимо набрать небольшую миску теплой воды и добавить туда 3 капли масла. Кусок ткани либо марлевая повязка пропитывается такой водой и прикладывается к больной области.
Гормональные изменения
Описание
Характер боли
Болевые ощущения – тяжелые, ноющие, обычно располагаются симметрично.
Ослабевают (но сохраняются) в покое, усиливаются при движениях.
Дополнительные симптомы
Кто и как диагностирует?
Эндокринолог, гинеколог. Методы: осмотр, анализ на гормоны, УЗИ.
Лечение
Чаще всего – ограничение подвижности и хондропротекторы, так как вмешательство в гормональный баланс беременной женщины – очень опасное мероприятие.
Описание
Обычно симптомы усиливаются в первые 3 месяца беременности, затем ослабевают и начинают напоминать о себе уже после родов.
Характер боли

Артроз других суставов.
Ревматолог. Методы: рентген, УЗИ.
Лечение
Артроз у беременных трудно поддается лечению, поскольку практически все препараты данной категории им противопоказаны.
Лечение подбирается строго индивидуально и проводится под постоянным надзором лечащего врача.

Описание
Задайте свой вопрос врачу-неврологу бесплатно Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос
Активные точки воздействия на ладони руки
Воздействие на главные точки на теле справляется с любыми болями. Нужно повернуть руки вверх тыльной стороной и взять себя за запястье. Положить 2 пальца другой руки на изгиб первой руки. На черте рядом с пальцами вы найдете нужную точку.
На точку нужно надавить. Если появилась тупая боль, то точка найдена. На нее нужно надавливать около 8 секунд. Повторять упражнение следует не менее трех раз. Тоже самое нужно сделать и с другой рукой.
Довольно эффективный метод ликвидации болей – рефлексология. Данная техника состоит в особом воздействии на стопу человека. На расстоянии двух сантиметров от безымянного пальца нужно нащупать точку. При нажатии появится болезненное ощущение. На точку следует надавливать около 10 секунд. Боль проходит быстро и надолго.
Врачи не рекомендуют принимать средства гомеопатии самостоятельно. Лучше всего посоветоваться с врачом, прежде чем выбирать тот или иной курс лечения, в котором будут присутствовать гомеопатические препараты для лечения суставов.
Врачи не рекомендуют принимать средства гомеопатии самостоятельно. Лучше всего посоветоваться с врачом, прежде чем выбирать тот или иной курс лечения, в котором будут присутствовать гомеопатические препараты для лечения суставов.
Диагностика
Состоит из следующих этапов:
- Визуальный осмотр, на котором задача врача изучить объем, конфигурацию и симметричность суставов.
- Пальпация. Определяется температура суставов, которые болят. Проверка на наличие тромбозов.
- Проба Тренделенбурга. Процедура оценивает работоспособность клапанов вен нижних конечностей. Делается она так: беременная находится в лежачем положении, одна из ее ног приподнимается вверх и массируется доктором по всей длине. Далее врач ждет, когда кровь опустится вниз, опорожняя поверхностные вены. На бедро накладывается жгут для предотвращения оттока крови. Затем женщину просят попытаться быстро подняться на ноги и жгут снимается. Доктор смотрит, как быстро кровь начинает течь по венам в обратном направлении, фиксирует, как быстро они наполнятся. Наблюдает за изменением рисунка вен и ощущениями беременной. Если все в порядке, кровь должна заполнить вены не быстрее, чем за полминуты.
- Также при необходимости проводятся лабораторные исследования синовиальной жидкости, находящейся в суставной полости, биопсия тканей, УЗИ и МРТ.
Диагностические мероприятия
Для этого:
- Больной проводится визуальный осмотр. Артролог ищет признаки припухлости или асимметрии, а также атрофии мышц.
- Пальпация помогает уловить изменения температуры кожных покровов, выявить локализацию боли.
- Чтобы заглянуть «вглубь», следует пройти КТ и УЗИ.
В крайних случаях назначается биопсия.
Терапия
Будущие мамы должны отчетливо понимать, что лечение назначает только доктор. Самодеятельностью заниматься тут нельзя. Рекомендуется сменить работу на более легкую, если предыдущая связана с нагрузками на суставы.
Возможности терапии во время вынашивания ребенка ограничены, и докторам приходится использовать немедикаментозное лечение. Если же оно не дает должного эффекта, тогда прибегают к терапии лекарственными средствами. Когда болят какие-либо суставы во время беременности, и положение очень серьезно, доктор, скорее всего, госпитализирует женщину.
Здесь очень важно контролировать вес и не допускать его чрезмерного увеличения. Для этого нужно пересмотреть ежедневный рацион, ограничить углеводы, устраивать разгрузочные дни. Но делается это все после консультации с доктором.
В 1 триместре следует уделять побольше времени отдыху, чтобы организм привык к изменению центра тяжести. Также рекомендуется разнообразить нагрузки, заниматься гимнастикой, йогой, искать позы, в которых боль становится менее интенсивной или исчезает вовсе.
При появлении отечности нужно уменьшить объем выпиваемой ежедневно жидкости. Если отеки не сопровождаются наличием в моче повышенного содержания белка, доктор может назначить травяные сборы с легким мочегонным эффектом.
При чрезмерной подвижности суставов, которая образуется в связи с действием релаксина, врачи советуют избегать резких движений. После беременности суставы становятся снова стабильными и уже не болят.
При туннельном синдроме иногда рекомендуется носить шины, защищающие нервы от сдавливания. В этом случае боли также проходят после родов. Если беременная нуждается в кальции, ей прописываются средства с его содержанием. Также показаны препараты с витамином D.
При наличии патологических заболеваний назначается обязательная терапия. Например, аутоиммунные болезни, ревматический артрит требуют противовоспалительного лечения, а иногда и постоянной гормональной терапии.
При симфизите рекомендуется носить стабилизирующие бандажи и пить препараты с кальцием, если наблюдается остеопороз. Кроме того, нужно избегать физических нагрузок и придерживаться диеты, обогащенной полезными микроэлементами.
При травмах, переломах, вывихах, ушибах терапия проводится врачом-травматологом. Прописываются противовоспалительные, антибактериальные лекарства, анальгетики. При необходимости накладывается гипс.
Подбирают подходящие препараты гинеколог с ревматологом. Применяются только те лекарства, которые не наносят вреда матери и ребенку. В 90% случаев боли в суставах проходят сразу же после родов.
Профилактика
К сожалению, некоторые беременные женщины не придают особого значения суставным болям. Однако нужно с серьезностью относиться к этой проблеме.
Чтобы предотвратить процессы, вызывающие боль в суставах, следует:
- добавлять в еду продукты с содержанием кальция и витамина D;
- употреблять витаминные комплексы;
- пить нужное количество жидкости;
- следить за своим весом;
- носить удобную обувь без каблуков;
- заниматься гимнастикой и йогой.
Если во время беременности появились боли в суставах, лучше не терпеть их, а обратиться за консультацией в поликлинику. Иначе можно заполучить нежелательную хроническую болезнь. Когда у женщины и после беременности продолжают болеть суставы, речь идет о наличии серьезной патологии. И затягивать с ее лечением нельзя. Рекомендуется незамедлительно обратиться к врачу, пройти обследование и приступить к лечению.
https://www.youtube.com/watch?v=e9Sb483EC8E
Существует огромное количество причин возникновения болевых ощущений в пальцах рук. Очень часто этой причиной бывает бессонница во время беременности. Не стоит откладывать визит к врачу, особенно если боли в пальцах постоянно беспокоят беременную.
Ещё до визита к врачу, женщина может самостоятельно улучшить своё состояние. Для начала ей следует пересмотреть свой рацион. Он должен быть богатым полезными веществами и микроэлементами. Беременная женщина должна постоянно употреблять кисломолочные продукты.
Запомните! Только квалифицированный специалист может назначать употребление дополнительных витаминных комплексов, позволяющих пополнить организм будущей матери, недостающими полезными веществами.
Болезненные суставы рук позволено слегка массировать, так как это немного расслабляет их. Самое главное остаётся всё-таки за женщиной, так как будущие мамочки очень серьёзно относятся к беременности и бьют тревогу по каждому поводу. Болевые ощущения не потревожат женщину, если она сама не будет внушать себе этого.
Во время беременности, иммунитет женщины сильно ослабевает. Для того чтобы этого не происходило, женщина должна употреблять полезные продукты и бывать на свежем воздухе как можно чаще.
Профилактические меры
Предупредить возникновение болезненных ощущений можно, достаточно помнить полезные рекомендации врачей:
- Сохранять спокойствие, даже если появились дискомфорт и боль. Паника может ухудшить состояние.
- Больше гулять на свежем воздухе.
- Придерживаться полезного и правильного питания.
- Не забывать про режим дня.
- Следует избегать серьезных нагрузок на кисти рук и монотонных движений.
- Принимать удобное положение во сне.
- Самостоятельно массировать кисти рук, чтобы расслабить их и снять напряжение.
- Отказаться от ношения тяжелых украшений.
Не рекомендуется также класть руки на подушку во время сна. Беременным женщинам нужно пить витаминные комплексы, стараться двигать руками и не держать их вниз опущенными постоянно.
Увеличение содержания релаксина
Описание
Релаксин – гормон, который вырабатывается плацентой. Он делает связка матки более эластичными, что помогает плоду быстрее и свободнее покинуть свое обиталище при родах. При неадекватно высокой выработке релаксина под его влияние могут попасть так же и другие части опорно-двигательного аппарата, в том числе и колени.
Характер боли
Болевые ощущения – тянущие, ноющие, напряженные.
Такие же боли возникают и в тазобедренной области.
Эндокринолог, терапевт, гинеколог. Методы: анализы крови.
Лечение
Щадящий режим нагрузок.
К какому врачу обратиться
Причину появления суставных болей может выявить не только наблюдающий доктор, но и артролог. Нередко с такими же проблемами обращаются и к вертербрологу. Если же узких специалистов в поликлинике нет, то рекомендуется обратиться к терапевту. Он направит пациентку к ревматологу, который обязательно изучит клиническую картину, назначит анализы и дополнительные исследования, а после этого сможет ответить, почему при беременности болят колени.
Только после постановки диагноза доктор сможет назначить адекватное состоянию лечение с учетом интересного положения женщины
Особенности питания
Если болят колени во время беременности, то, в первую очередь, рекомендовано пересмотреть свой рацион питания. Все дело в том, что ребенку для правильного развития требуется большое количество витаминов, макро и микроэлементов, поэтому если повседневный рацион будущей мамы не включает в себя полезные продукты, то плоду приходится брать их из резервных запасов материнского организма.
- Молочные и кисломолочные продукты — молоко, твердый сыр, творог, кефир и другие.
- Различные виды мяса.
- Речная и морская рыба.
- Печень.
- Куриные яйца.
Для поддержания организма многие врачи рекомендуют принимать витаминные комплексы. Желательно начать их употребление еще на стадии планирования беременности, чтобы организм сумел запасти полезные вещества.
Методы избавления от болей
Занятия йогой позволят снять нагрузку с сочленений.При беременности многие мази и другие медикаментозные средства противопоказаны. Поэтому крайне важно обращаться к врачу, особенно если первый триместр сопровождается болевыми приступами. При нарушении физиологической природы женщине необходимо делать легкие гимнастические упражнения, заниматься йогой.
Если болевые признаки у женщины вызваны «туннельным синдромом», то показано ношение шины, не позволяющей сдавливать нервные волокна. Как правило, боли на фоне такого нарушения проходят самостоятельно после родоразрешения. Если отклонение связано с патологическими состояниями, врач пропишет мазь и другие средства. В таблице представлены медикаменты, требуемые при разных болезнях, вызывающих суставную боль при беременности.
| Отклонение | Лекарственные средства |
| Аутоиммунное нарушение | Противовоспалительные |
| Гормональные | |
| Остеопороз | Кальцийсодержащие |
| Травмы сустава разного характера | Средства, купирующие воспаление |
| Антибиотики | |
| Анальгетики |
Необходимость в посещении доктора
Если психологические и физиологические источники исключаются или устранены, а суставы по-прежнему ломит с новой силой, то стоит обращаться к артрологу. При отсутствии врача в местной поликлинике, можно проконсультироваться у терапевта. Доктор осмотрит больной участок и соберет анамнез. Для подтверждения диагноза потребуется комплексная диагностика и обращение к некоторым узкопрофильным специалистам:
- ревматологу;
- ортопеду;
- хирургу;
- травматологу;
- вирусологу;
- невропатологу;
- остеопату.
Височный артериит
Описание
Эта болезнь названа височной потому, что прогрессирование начинается с висков. В последних патологически расширяются вены. Причина – неправильная работа иммунной системы (она атакует свои же ткани). При дальнейшем течении заболевания поражаются и другие части организма, в том числе и колени.
Характер боли
На ранних стадиях боль появляется в районе висков по утрам. Носит давящий, ломящий характер. В дальнейшем такие же ощущения возникают и в других местах.
Потеря веса, потеря подвижности мышц, ухудшение зрения.
Терапевт.
Лечение
Глюкокортикостероиды.
Полимиалгия ревматического характера
Описание
Полимиалгия – болезнь, которая поражает мышцы. Последние начинают болеть без видимой причины. При полимиалгии ревматического характера в процесс так же вовлекаются суставы и кости. Причины болезни неизвестны, при анализах обнаруживается, что причин для боли нет.
Характер боли
Беременную тревожат сковывающие боли по утрам. Болезнь сохраняется и ведет себя одинаково на всех стадиях беременности.
Потеря веса, повышенная утомляемость, лихорадка.
Ревматолог.
https://www.youtube.com/watch?v=x1IILBpJMRE
Лечение
Симптоматическое, до достижения ремиссии. При повторном возникновении болей лечение возобновляется.
Существует несколько причин, по которым вы можете испытывать боль в бедре во время беременности. Это часто не признак осложнения или того, что вы сделали неправильно. Вот пять общих причин:
1. Релаксин
Гормон релаксин увеличивается во время беременности. Как следует из названия, он расслабляет ткани, которые соединяют ваши кости по всему телу. Это может привести к дискомфорту в области таза, особенно боли в спине или бедре.
2.Прибавка в весе
По мере того, как вы и ваш ребенок набираете вес, это увеличивает нагрузку на кости и суставы. Чрезмерное увеличение веса может привести к боли в бедре и другому дискомфорту.
Врачи рекомендуют набрать от 11 до 40 фунтов за одну беременность. Количество, рекомендуемое для вас, зависит от вашего начального веса. Как правило, женщины со здоровым весом до беременности должны набрать от 25 до 35 фунтов.
Следуйте рекомендациям своего врача по увеличению веса во время беременности и никогда не пытайтесь сбросить вес во время беременности, если это не рекомендовано вашим врачом.
3. Плохая осанка
Ваша осанка может меняться с увеличением веса и перераспределением веса вокруг вашего живота. Мало того, но если ваш ребенок оседает на одну сторону больше, чем на другую, это также может вызвать боли.
Удерживание старшего ребенка на бедре или переноска других тяжелых предметов без правильной осанки – это еще одна проблема осанки, которая может привести к боли в бедре.
Чтобы практиковать правильную осанку, сосредоточьтесь на ношении поддерживающей обуви на протяжении всей беременности.По возможности уменьшайте количество тяжелых вещей, которые вы поднимаете или переносите. Делайте перерывы при ходьбе, чтобы не прибегать к плохой осанке из-за усталости.
Если это не рекомендовано врачом, избегайте длительного сидения. Вместо этого вставайте и двигайтесь, чтобы избежать дополнительной нагрузки на суставы и мышцы.
4. Временный остеопороз
Некоторая боль в бедре может быть вызвана деминерализацией костей бедра или так называемым переходным остеопорозом.Это состояние обычно начинается где-то во втором или третьем триместре и может быть связано с уровнем кальция и калия.
Вы можете испытывать боль в бедрах или в паху. Чтобы поставить правильный диагноз, вам понадобится МРТ.
Временный остеопороз обычно проходит вскоре после родов, но в редких случаях могут возникнуть переломы бедра, которые заживают дольше.
5. Положение для сна
Боковой сон может усиливать боль в бедре, оказывая давление на суставы.Однако при меньшем количестве спальных мест во время беременности ваш боковой сон может быть вашим самым удобным вариантом.
Если это положение беспокоит ваши бедра, подумайте о том, чтобы спать с подушкой между колен, чтобы ваши ноги были лучше выровнены. Будет работать стандартная подушка, но специальные подушки для беременных, такие как Snoogle, также полезны и предлагают поддержку всего тела.
Во время беременности вы можете испытывать онемение или покалывание в ваших пальцах, руках, ногах или ногах. Вы можете испытать то, что также называют ощущением «иголки и иголки».
Иногда растяжение живота также может привести к онемению в области. Большинство женщин испытывают эти симптомы во время беременности.
В этом посте MomJunction мы расскажем вам о причинах онемения во время беременности и о том, как с этим бороться.
Является ли онемение нормальным при беременности?
Онемение обычно нормальное, так как матка растет и давит на нервы, питающие ноги. Вы также можете почувствовать покалывание в руках и пальцах, особенно после того, как проснулись утром. Эти ощущения могут исчезнуть после родов (1).
Если вы испытываете другие симптомы, такие как сокращение живота, боль, кровотечение, помутнение зрения или отек, а также онемение, обратитесь к врачу.
Симптомы онемения во время беременности
Помимо онемения пальцев, рук, ног и ступней, у вас могут возникнуть другие симптомы, такие как:
- Чувство ощущения щекотания, жжения, зуда и ползания под кожей
- Лучевая боль
- Путаница
- Паралич
- Головокружение
- Неприятная речь
- Сыпь
- Потеря контроля над мочевым пузырем или кишечником (2)
Эти симптомы могут не дать вам уснуть ночью.Они обычно происходят в середине или конце вашей беременности, наряду с увеличением веса и задержкой воды.
Возможные причины онемения и покалывания при беременности ваш центр тяжести и влияет на вашу осанку. Это может привести к сдавливанию нерва (или сдавливанию), что приведет к боли и ощущению жжения вокруг бедер, ног, спины и ягодиц (3).
2. Физические изменения, Рост матки может оказать давление на мышцы, нервы и связки, вызывая онемение и покалывание (1).
3. Задержка воды во втором и третьем триместрах может вызвать отек рук и ног (4). Этот отек может также способствовать онемению в конечностях и может оказывать давление или вызывать боль в окружающей области (5).
4. Онемение в руках и пальцах может развиться из-за синдрома запястного канала (CTS), который возникает, когда давление создается на срединный нерв запястья из-за задержки воды.Это одно из распространенных осложнений во время беременности, и в одном исследовании сообщается, что его частота достигает 62%. Вы можете испытывать такие симптомы, как:
- Онемение или покалывание в большом, указательном, среднем пальце или лучевой половине руки
- Боль в запястье из-за дизестетического эффекта (боль из-за ощущения жжения)
- Потеря силы сцепления и ловкости (затруднение) хватая предметы)
- Лучевая боль в области предплечья и плеча
Эти симптомы могут усиливаться ночью и усиливаться во время активной деятельности и изменения положения запястья (6).
Онемение в ногах, спине и задней части тела может быть вызвано двумя состояниями – ишиалгией и meralgia paresthetica.
5. Ишиас , вызванный давлением на седалищный нерв, поражает около 30% беременных женщин (7). Это может произойти из-за увеличения веса и задержки воды, которые создают дополнительное давление на позвоночник и седалищный нерв. Наряду с ощущением онемения и покалывания у вас могут возникнуть другие симптомы, такие как боль, жжение и мышечная слабость в ноге, пояснице, ягодицах и бедрах (8).
6. Meralgia paresthetica возникает из-за сдавливания латерального бедренного кожного нерва (LFCN), который обеспечивает ощущение бокового аспекта (спереди и сбоку) бедра. Это может вызвать онемение, покалывание или жжение в бедре. Симптомы могут ограничиваться одной ногой и усиливаться при стоянии или ходьбе (9).
Онемение и покалывание также могут быть симптомами некоторых связанных с беременностью состояний. Поэтому посоветуйтесь с врачом, чтобы выяснить, что именно вызывает онемение.
7. Железодефицитная анемия может привести к синдрому беспокойных ног, который является неврологическим расстройством, при котором вы можете испытывать непреодолимое желание двигать ногами. Вы почувствуете покалывание или ощущение ползания в ногах (10).
8. Дефицит B12 может привести к повреждению нерва, которое может вызвать онемение или покалывание в пальцах рук и ног, что в большинстве случаев носит временный характер и поддается лечению. Другие симптомы включают мышечную слабость, потерю памяти, нарушение баланса и поведенческие изменения (11).
9. Преэклампсия приводит к опуханию ног, рук, лица, а иногда и всего тела. Это может быть потенциальной причиной онемения, и в сочетании с головной болью, зрительными изменениями, затрудненным дыханием, тошнотой или рвотой он нуждается в медицинской помощи (12).
10. Гестационный диабет может вызвать боль, онемение или покалывание в руках или ногах. Это сопровождается частым мочеиспусканием, усталостью, нечеткостью зрения, частым голодом и чрезмерной жаждой.Это может повысить риск развития диабета 2 типа в более позднем возрасте и, следовательно, требует надлежащего лечения (13).
Как справиться с онемением беременности?
Эти средства могут помочь справиться с онемением или покалыванием в руках, пальцах, ногах, спине или спине во время беременности.
- Замачивание рук в теплой воде или использование горячего компресса может ослабить онемение.
- Не опирайтесь на руки во время сна, так как это может усилить онемение и боль.
- Проконсультируйтесь с врачом по поводу использования запястья.Вы можете использовать его, особенно во время сна, чтобы держать запястье в нейтральном положении.
- Протягивайте руки и запястья при выполнении любых действий непрерывно. Повторяющиеся движения, такие как встряхивание или растирание, могут облегчить покалывание и боль (14).
- Сонный свободно в сторону, которая не подвержена онемению или боли.
- Ледяной компресс может помочь уменьшить отек, который в противном случае может вызвать онемение.
- Альтернативные методы лечения, такие как иглоукалывание и массаж, могут облегчить боль, связанную с онемением.
- Не стойте в течение длительного времени, так как это может ухудшить онемение или покалывание в ногах и пальцах ног.
- Вы можете спать в одну сторону, держа поднятые колени и подушку между коленями. Это может уменьшить вероятность онемения.
- Сидя, вы можете слегка согнуть колени, чтобы они были на уровне бедер или выше их (7).
- Используйте ходунки или трость, чтобы передвигаться, если вам трудно сбалансировать свое тело.
- Обратитесь к врачу и попробуйте мягкие упражнения, которые могут укрепить ваши мышцы (15).
Лечение онемения во время беременности
Лечение онемения или покалывания зависит от его причины. Ваш врач может предложить нестероидные противовоспалительные препараты для лечения боли, связанной с онемением (16).
Можете ли вы предотвратить онемение?
Вы, возможно, не сможете предотвратить онемение, но можете уменьшить его шансы, внеся некоторые изменения в свой рацион и образ жизни.
- Включите здоровую и сбалансированную диету, чтобы набрать здоровый вес при беременности.Сократите соль, сахар и жиры и пейте достаточно воды. Примите необходимые добавки, посоветовавшись с врачом.
- Держитесь подальше от алкоголя, так как содержащиеся в нем токсины могут привести к повреждению нервов и онемению.
- Минимизируйте время, затрачиваемое на такие действия, как набор текста, вязание или шитье, особенно если вы подвержены риску синдрома запястного канала.
- Получите поддерживающий бюстгальтер для беременных, который может снять вес с грудины и грудной клетки, которые в противном случае могут оказать давление на срединный нерв.
- Правильная осанка важна, когда вы сидите, стоите или спите.
- Используйте удобные нескользящие ботинки с мягкой подошвой.
Является ли онемение признаком ранней беременности?
Онемение вряд ли будет признаком беременности, если оно не вызвано синдромом запястного канала (часто встречается во время беременности). Это происходит, когда в тканях запястья накапливается вода, которая может сдавливать срединный нерв, стекающий к рукам и пальцам. Следовательно, это может вызвать онемение и покалывание (6).
Большинство случаев онемения разрешится после родов. В некоторых случаях они могут быть серьезными, длительными или даже продолжаться после родов. Проконсультируйтесь с врачом для диагностики и соответствующего лечения. Кроме того, попробуйте меры предосторожности, которые могут помочь в некоторой степени избежать онемения.
Ссылки:
Рекомендуемые статьи:
Была ли эта информация полезной? ,Боль в груди может быть – ну, боль. Но если вы пытались забеременеть, вы можете подумать, что боль в лифчике – это знак, которого вы так долго ждали. Может ли это быть? Я беременна ?!
Уже получили эти две розовые или синие линии на домашнем тесте на беременность? Увы, это болезненное чувство может длиться некоторое время. Но постарайтесь не беспокоиться – большинство изменений, через которые проходят ваши девочки, совершенно нормальные. Мы поговорим об этом подробнее через минуту.
Хотите знать, если вы беременны? Что ж, что расстраивает, так это то, что у болей сиськи могут возникнуть по разным причинам. Некоторые из них связаны с гормонами, которые отливаются и текут не только во время беременности, но и во время вашего регулярного цикла.
Прежде чем вы позволите своему разочарованию обосноваться на другом неубедительном признаке, давайте посмотрим немного поближе – есть некоторые отличительные особенности, которые часто заставляют воспаленные сиськи немного отличаться во время беременности.
Как и сами груди, боль в груди бывает разных видов.Это может произойти в одной или обеих грудях. Вы можете чувствовать это повсюду, в определенном месте или двигаться в подмышки. Болезнь может быть постоянной, или она может приходить и уходить.
В первые недели беременности боль в груди бывает тупой и болезненной. Ваши сиськи могут быть тяжелыми и опухшими. Они могут быть очень чувствительны к прикосновению, что делает упражнения и секс-игру очень неудобными. (Совет для профессионалов: наденьте надежный спортивный бюстгальтер, а также общайтесь с партнером, чтобы изучить другие области в течение этого времени.) Если вы спите в животе, боль может держать вас ночью.
Для многих женщин соски особенно чувствительны в эти первые недели. Они могут быть такими нежными на ощупь, что больно высыхать после душа или надевать бюстгальтер (иди с уверенностью!). Но крайняя чувствительность сосков обычно проходит в течение нескольких недель.
В течение первого триместра вы можете заметить полноту и тяжесть, а не нежность. Некоторые женщины также испытывают покалывание в сосках и ареолах в течение первого триместра.
Острая боль в груди – которая может быть похожа на то, как нож вонзается в определенную область одной груди – не распространена во время беременности. Хотя может случиться , этот тип боли менее распространен при беременности.
Боль в груди часто является первым симптомом беременности, возникающим уже через одну-две недели после зачатия – технически, недели три и четыре беременности. Это болезненное ощущение сенсации достигает пика в первом триместре, потому что ваше тело , наполняющее гормонами.Эти гормоны выполняют важную работу, подготавливая ваше тело к росту маленького человека – голодного маленького человека.
Чтобы удовлетворить этот голод, гормоны работают быстро, чтобы подготовить вашу грудь к грудному вскармливанию. Кровоток в область увеличивается, и ваши сиськи становятся больше. Расщепление может быть довольно сильным, но этот рост также может быть болезненным, даже вызывая раздражение кожи и зуд. Ой!
Молочные протоки в вашей груди также растут, чтобы подготовиться к грудному вскармливанию. И гормоны стимулируют рост молочных желез.По сути, ваши сиськи проходят через огромный рывок роста.
Боль – не единственный симптом, связанный с грудью, который вы можете ожидать во время беременности. Во время первого триместра вы также можете заметить синие вены, перекачивающие дополнительную кровь в грудь и изменения размера или формы ваших сосков.
Во втором триместре (недели 13–26) вы можете заметить, что ваши ареолы – пигментированные области вокруг сосков – стали темнее. И они продолжат темнеть и во втором, и в третьем триместрах.
Вы также можете заметить крошечные неровности на ареолах и удивиться, что происходит, но опять же, это совершенно нормально. Они называются бугорками Монтгомери. Это маслообразующие железы, которые смазывают грудь во время кормления и делают процесс немного более комфортным для вас и вашего малыша!
Во втором и третьем триместрах у вас также может начаться утечка желтоватой жидкости, называемой молозивом. Это может немного смущать, но не волнуйтесь! Это хорошая вещь.Молозиво является иммуностимулирующей жидкостью, которую ваш ребенок будет пить в течение нескольких дней после родов, до того, как ваше молоко поступит. Эту сверхпитательную жидкость иногда называют «жидким золотом», потому что она так полезна для вашего ребенка!
Выделение соска может произойти в любое время, но особенно часто при стимуляции сосков. Цвет сосков может варьироваться от кремово-белого до желтого, зеленого или коричневого (возможно, вы захотите предупредить вашего партнера об этом).
Кровянистые выделения из сосков также могут происходить во время беременности.Обычно это результат роста молочных протоков, но иногда это может быть признаком закупорки протока.
Хотя все это может показаться ужасающим – и, возможно, довольно неловким, если это произойдет в неподходящее время, – утечка жидкости и ее выброс на самом деле происходят в действительно небольших количествах. Беспокоитесь о разряде или утечке, прерывающей ваш день? Накладки на грудь (вставленные в бюстгальтер), предназначенные для впитывания любых утечек во время кормления грудью, также действуют как оберег во время беременности.
В последние недели беременности вы можете заметить, что ваша грудь стала еще больше и тяжелее, чем раньше.Соски могут стать более частыми. И вы можете заметить красные полосы, известные как – как вы уже догадались – растяжки. Вы собираетесь встретить своего малыша!
Боль в груди действительно является одним из самых ранних признаков беременности. Это может появиться всего через одну-две недели после зачатия.
Поскольку это может появиться до того, как вы заметите пропущенный период, боль в груди иногда может быть полезным показателем беременности – но это никоим образом не является окончательным .
Если вы пытались забеременеть и испытываете необычные боли в груди, вы можете пройти тест на беременность.Просто помните, что может быть слишком рано для точного результата теста. В настоящее время терпение очень тяжело, но через пару дней проверьте еще раз, если у вас все еще есть симптомы, а тетя Фло не появилась.
Симптомы ранней беременности очень похожи на симптомы вашего обычного периода. Так как вы можете сказать разницу?
Краткий ответ: это не всегда возможно. Это особенно верно, если вы тот, кто обычно испытывает боль в груди во время ПМС. Опять же, мы должны благодарить гормоны.
Поскольку уровень гормонов падает до того, как у вас начался менструальный цикл, боль в груди является очень распространенным симптомом. Лучший способ определить разницу – это узнать, наступил ли ваш период или сдать тест на беременность. Если вы заметили один или два дня светлых пятен, но нормального периода нет, это может указывать на кровотечение при имплантации и беременность.
Боль в груди во время беременности – или до или во время менструации, в этом отношении – очень распространена и обычно не о чем беспокоиться. И если ваша боль в груди пройдет после первого триместра, это здорово! Это также совершенно нормально и обязательно принесет облегчение.Как утренняя тошнота, некоторые симптомы исчезают, когда вы продвигаетесь дальше.
– это то, что касается , это ощущение нового или растущего комка. Доброкачественные (безвредные) комочки могут появиться во время беременности, поэтому постарайтесь не волноваться, но обязательно обратитесь к врачу как можно скорее.
Примерно у 1 из 1000 беременных развивается рак молочной железы. Это может поставить под угрозу здоровье вас и вашего ребенка.
Болезненные сиськи являются распространенным ранним признаком беременности, но … они также могут быть признаком того, что ваш период неизбежен.Если вы думаете, что можете быть беременны, лучше всего сделать домашний тест на беременность.
Если вы беременны на , поговорите с акушером-гинекологом о боли в груди и о том, чего ожидать в течение вашей беременности. Как правило, это уходит до второго триместра.
Помните, что как можно скорее доведите до сведения врача любые подозрительные комочки.
Типы, причины и способы их устранения
По мере развития вашей беременности, грудь претерпевает различные физиологические изменения, чтобы подготовиться к грудному вскармливанию. Когда они опухают и растут, иногда может быть болезненность. Прочтите этот пост MomJunction, чтобы узнать о причинах боли в груди во время беременности и советы по борьбе с болезненностью.
Является ли боль в груди нормальной во время беременности?
Боль в груди может возникнуть уже через одну-две недели после зачатия. Согласно опросу, проведенному Американской ассоциацией по беременности, 17% женщин сообщили об изменениях в молочной железе как раннем признаке беременности (1).
Симптомы беременности различаются, и не у всех женщин могут быть боли в груди. Иногда болезненность молочных желез также может быть признаком начала менструального цикла. Поэтому проведите домашний тест на беременность или обратитесь к врачу для подтверждения беременности.
Какие части груди болят на ранних сроках беременности?
Во время ранней беременности женщины могут испытывать боль в одной конкретной точке или через одну или обе груди. В некоторых случаях женщины могут также испытывать тупую боль или боль, которая распространяется в области подмышек.
Симптомы боли в груди во время беременности
Боль в груди во время беременности может проявляться следующими симптомами (2) (3).
- Ощущение покалывания в груди
- Болезненность в одной или нескольких грудях
- Нежность в одной или нескольких грудях
- Повышенная чувствительность груди, особенно во время поздней беременности
Боль в груди во время беременности обычно тупая и колющая или острая боль не может быть распространенным явлением. Если ваша боль в груди вызывает слишком много дискомфорта и влияет на вашу повседневную деятельность, тогда стоит обратиться к врачу.
Что вызывает боль в груди во время беременности?
Секреция нескольких гормонов во время беременности вызывает болезненность и боль в груди. Ниже приведены несколько причин, по которым груди становятся болезненными во время беременности (2) (4).
- Первый триместр : Грудь претерпевает изменения из-за выделения гормонов эстрогена, прогестерона и пролактина. Эти гормоны вызывают рост кровеносных сосудов и размножение долек молока. Эти изменения могут увеличить чувствительность и нежность груди.
- Второй и третий триместры : Из-за повышенного уровня гормона прогестерона пролиферация долек молока становится более заметной. Прогестерон также может вызывать покалывание в груди.
Гормоны готовят вашу грудь к лактации. Поэтому молочные дольки и молочные протоки в вашей груди постоянно растягиваются во время беременности, вызывая дискомфорт.
Когда вы должны быть обеспокоены?
Если следующие боли сопровождают боль в груди во время беременности, обратитесь к врачу (4) (5).
- Наличие новых комков : Молочные протоки в груди часто забиваются и представляют собой мягкие комочки снаружи. Эти комочки обычно уходят с теплыми компрессами и массажем. Однако, если комки сохраняются и появляются новые комки, обратитесь к врачу.
- Кусок в подмышечной впадине : Иногда в области подмышечной впадины может появиться дополнительная ткань молочной железы. Хорошо, чтобы осмотр осмотрел врачом.
- Болезненные бугорки : Если бугорки на вашей груди красные, болезненные и трудно дотрагиваются, обратитесь к врачу.
- Хронические выделения из соска : молозиво, первое молоко ребенка, может вытекать из соска в виде желтой и густой жидкости. Выделение обычно происходит, когда грудь массируется или стимулируется, и это нормально. Но если выделения хронические, пахнут грязью и сопровождаются кровью, то обратитесь к врачу.
- Изменение цвета или структуры груди или соска : Обратитесь к врачу, если увидите ямочки на соске или на части груди.Если вы подозреваете ненормальное изменение формы молочных желез или изменение цвета ткани молочной железы, обратитесь к врачу.
Как уменьшить боль в груди во время беременности?
Эти советы могут помочь вам справиться с болью в груди или болью в груди и подготовиться к ожидаемым изменениям (3) (5).
- Купите хороший поддерживающий бюстгальтер : По мере роста груди во время беременности вы можете купить хороший поддерживающий бюстгальтер. По данным NHS UK и Американской ассоциации беременных, хороший бюстгальтер должен поставить галочку в следующих клетках.
- Чашка покрывает всю грудь без выпячивания рыхлой ткани наружу
- Бюстгальтер имеет глубокую полоску под или под чашками
- Плечевые ремни остаются на месте, когда вы поднимаете руки вверх
- Регулируемая застежка (наблюдалось что бюстгальтеры с креплением сзади обеспечивают больший комфорт и гибкость, чем бюстгальтеры с креплением спереди)
- Ремни остаются близко к телу, но не впиваются в кожу
- Попробуйте хлопковый спортивный бюстгальтер : если размер вашей груди значительно увеличился, вызывая дискомфорт во время сна или повседневной деятельности, вы можете использовать хлопковый спортивный бюстгальтер.
- Используйте одноразовую или моющуюся подкладку из ткани : Если вы испытываете утечку (молозиво) из соска, которое заметно на вашей одежде, вы можете использовать одноразовую или моющуюся подкладку из ткани внутри бюстгальтера.
- Используйте теплые компрессы или пакеты со льдом. : Намочите ткань в теплой воде и положите ее на грудь, чтобы облегчить боль. Вы также можете поместить пакет со льдом, чтобы облегчить боль.
- Избегайте прямого физического контакта : часто прямой физический контакт с одеждой, ремнем безопасности, шнурками или даже спреем из душа может усилить дискомфорт и боль.Будьте осторожны и отрегулируйте использование таких предметов для вашего удобства.
Как долго болит грудь во время беременности?
Боль в груди во время беременности может быть прерывистой или в течение беременности. Дискомфорт может достигать максимума на более поздних стадиях. Однако боль может стать более управляемой и терпимой, когда вы приближаетесь к последнему триместру.
Другие изменения в груди во время беременности
Хорошо знать, какие изменения могут произойти с вашей грудью во время беременности (6).
- Потемнение сосков и ареол : Вы можете заметить потемнение сосков и ареол по мере развития беременности. Это происходит из-за наличия гормонов, которые изменяют пигментацию кожи.
- Потемнение вен : вены могут стать более заметными на груди из-за увеличения кровоснабжения. Это происходит из-за разрастания кровеносных сосудов.
- Растяжки : Увеличение ткани молочной железы может привести к растяжкам на груди.
- Известные бугорки Монтгомери : Ареола содержит небольшие выпуклости, называемые бугорками Монтгомери, которые окружают сосок. Эти выпуклости являются частью ареолярных желез, которые производят выделения, чтобы смазать сосок. Беременность может привести к увеличению размеров бугорков Монтгомери и появлению заметных выпуклостей вокруг соска.
- Увеличение ареолы и выпячивание из сосков : размер ареолы может увеличиться, и соски могут выпирать больше, чем обычно.
Часто задаваемые вопросы
1. Может ли во время беременности болеть только одна грудь?
Да, симптомы боли в груди варьируются от одного к другому. Некоторые могут испытывать боль или дискомфорт в одной груди. Однако, если вы заметили острую или колющую боль, новый комок или изменение цвета кожи или соска, обратитесь к врачу.
2. Как долго будет продолжаться боль в груди после родов?
Вы можете испытывать боль в груди после родов и в период лактации из-за скопления молока (грудь переполнена молоком), закупорки молочных протоков или мастита (3).Некоторые женщины могут также испытывать дискомфорт и боль в области сосков из-за воспаленных или потрескавшихся сосков. Обратитесь к врачу, если эти проблемы вызывают сильный дискомфорт или мешают кормлению грудью.
Боль в груди может быть распространенным ранним симптомом беременности. Интенсивность таких симптомов, как болезненность, нежность и чувствительность, может варьироваться у разных женщин и может меняться в течение беременности. Однако, если вас беспокоит боль в груди или какие-либо внезапные изменения, вам следует проконсультироваться с врачом.
Ссылки:
1. Симптомы беременности – ранние признаки беременности: Американская ассоциация беременности. (Н.о.).2. Изменения груди во время беременности: Служба здравоохранения Ирландии. (2018).
3. Возможные изменения молочной железы во время и после беременности: траст Национальной службы здравоохранения (NHS). (Н.о.).
4. Yu, J. H., Kim, M.J., Cho, H., Liu, H.J., Han, S.J. & Ahn, T.G. (2013). Заболевания молочной железы во время беременности и кормления грудью: акушерство и гинекология, 56 (3), 143–159.
5.Изменения груди во время беременности: Американская Ассоциация Беременности. (н.д.)
6. Изменения груди во время беременности: Служба охраны здоровья семьи, Департамент здравоохранения, Специальный административный район Китайской Республики, правительство Гонконга. (н.д.)



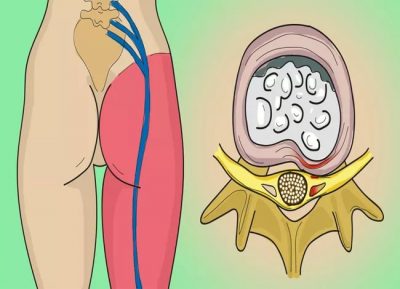








 Если болит спина в области поясницы, то купировать боль можно Капсикамом. Но чем лечить и в чем причина болей сможет подсказать только врач после сдачи анализов.
Если болит спина в области поясницы, то купировать боль можно Капсикамом. Но чем лечить и в чем причина болей сможет подсказать только врач после сдачи анализов.













 и доступная методика для улучшения общего самочувствия. Опять же, растирания живота рукавицей, банки противопоказаны – отложите их дней на 5, пока менструация не закончится.
и доступная методика для улучшения общего самочувствия. Опять же, растирания живота рукавицей, банки противопоказаны – отложите их дней на 5, пока менструация не закончится.


















 Остеопороз это заболевание, поражающее костную ткань, при которой кости становятся чрезвычайно хрупкими и могут сломаться даже при незначительных нагрузках. На сегодняшний день остеопороз является одним из самых распространенных заболеваний костной ткани, чаще он встречается у женщин и реже у мужчин. Кость — живая ткань, состоящая в основном из кальция. При вымывании кальция из костей они становятся хрупкими, что приводит к убыванию костной массы. При этом человек попадает в группу риска, ведь при неудачном падении, при небольшой травме, то что не принесет вреда здоровым людям, для больного остеопорозом может обернуться переломами и трещинами, вот почему нужна профилактика остеопороза.
Остеопороз это заболевание, поражающее костную ткань, при которой кости становятся чрезвычайно хрупкими и могут сломаться даже при незначительных нагрузках. На сегодняшний день остеопороз является одним из самых распространенных заболеваний костной ткани, чаще он встречается у женщин и реже у мужчин. Кость — живая ткань, состоящая в основном из кальция. При вымывании кальция из костей они становятся хрупкими, что приводит к убыванию костной массы. При этом человек попадает в группу риска, ведь при неудачном падении, при небольшой травме, то что не принесет вреда здоровым людям, для больного остеопорозом может обернуться переломами и трещинами, вот почему нужна профилактика остеопороза. Причиной развития остеопороза могут быть различные нарушения в работе организма, сбои в обмене веществ. К факторам риска относятся: курение, генетическая предрасположенность, малоподвижный образ жизни, задержка месячных. Присмотритесь к себе, не стали ли вы меньше ростом, сильная сутулость, выпуклость сзади грудного отдела позвоночника может свидетельствовать о процессе разрушения и деформации позвоночника. Симптомами заболевания могут быть боли в поясничном отделе, других отделах позвоночника. Это ноющие боли, длительные, но не такие сильные как при остеохондрозе.
Причиной развития остеопороза могут быть различные нарушения в работе организма, сбои в обмене веществ. К факторам риска относятся: курение, генетическая предрасположенность, малоподвижный образ жизни, задержка месячных. Присмотритесь к себе, не стали ли вы меньше ростом, сильная сутулость, выпуклость сзади грудного отдела позвоночника может свидетельствовать о процессе разрушения и деформации позвоночника. Симптомами заболевания могут быть боли в поясничном отделе, других отделах позвоночника. Это ноющие боли, длительные, но не такие сильные как при остеохондрозе. Прежде всего нужно позаботиться об увеличении количества кальция в питании. Лучшими источниками кальция являются молоко и молочные продукты, творог, сыр, зеленые овощи (петрушка, салат листовой , лук), бобовые, орехи, рыба, цитрусовые. Если имеется лишний вес, то для уменьшения нагрузки на суставы рекомендуется похудеть. Но быстрое снижение веса вредно для костей, так как при резком похудении уменьшается и вещество костной ткани. Рекомендуются маложирные и обезжиренные молочные и кисломолочных продукты, так как после потребления молочных продуктов концентрация кальция в крови меняется медленно. В стакане нежирного молока содержится 300 мг кальция.
Прежде всего нужно позаботиться об увеличении количества кальция в питании. Лучшими источниками кальция являются молоко и молочные продукты, творог, сыр, зеленые овощи (петрушка, салат листовой , лук), бобовые, орехи, рыба, цитрусовые. Если имеется лишний вес, то для уменьшения нагрузки на суставы рекомендуется похудеть. Но быстрое снижение веса вредно для костей, так как при резком похудении уменьшается и вещество костной ткани. Рекомендуются маложирные и обезжиренные молочные и кисломолочных продукты, так как после потребления молочных продуктов концентрация кальция в крови меняется медленно. В стакане нежирного молока содержится 300 мг кальция.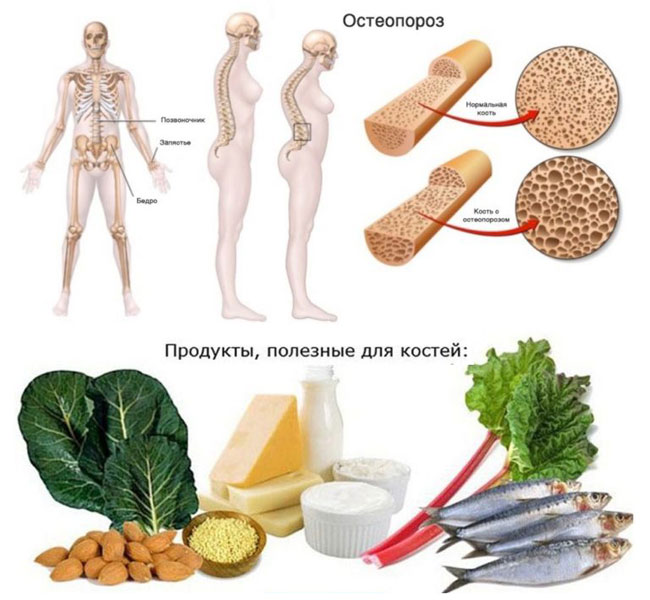 Одним из решающих факторов сохранения здоровья является питание. Остеопороз — не исключение. Именно от питания зависит формирование костной ткани.
Одним из решающих факторов сохранения здоровья является питание. Остеопороз — не исключение. Именно от питания зависит формирование костной ткани. Как бы ни был полезен кальции для наших косточек, еще полезнее сочетание кальция, магния и витамина Д.
Как бы ни был полезен кальции для наших косточек, еще полезнее сочетание кальция, магния и витамина Д. Состояние и плотность костей и скелета человека напрямую зависит от питания и образа жизни.
Состояние и плотность костей и скелета человека напрямую зависит от питания и образа жизни. Нет смысла заниматься самолечением и прописывать себе различные препараты или принимать толченую яичную скорлупу. Дефицит Ca, как и его избыток представляет угрозу для организма. При избыточном количестве кальций может откладываться на стенках сосудов, в тканях и мышцах. Если к тому же есть проблемы с сердечно — сосудистой системой, то его излишек могут стать угрозой инсультов и инфарктов, откладываясь в холестериновых бляшках на стенках крупных и мелких сосудов, в том числе и аорты затрудняя кровоток. При проблемах с мочевыделительной системой лишний Ca может дать толчок к образованию камней в почках и развитию мочекаменной болезни.
Нет смысла заниматься самолечением и прописывать себе различные препараты или принимать толченую яичную скорлупу. Дефицит Ca, как и его избыток представляет угрозу для организма. При избыточном количестве кальций может откладываться на стенках сосудов, в тканях и мышцах. Если к тому же есть проблемы с сердечно — сосудистой системой, то его излишек могут стать угрозой инсультов и инфарктов, откладываясь в холестериновых бляшках на стенках крупных и мелких сосудов, в том числе и аорты затрудняя кровоток. При проблемах с мочевыделительной системой лишний Ca может дать толчок к образованию камней в почках и развитию мочекаменной болезни. сточниками кальция традиционно считаются молочные продукты. Но хотя в молоке много Ca, усваивается он плохо, откладываясь в тканях и органах. К тому же промышленное молоко часто представляет собой плохо удваиваемый продукт, обработанный консервантами, стабилизаторами. Употреблять молоко и молочные продукты можно, но в разумных количествах, не нужно пить молоко литрами, достаточно стакана молока или кефира, ряженки или 80 — 100 гр. творога в день.
сточниками кальция традиционно считаются молочные продукты. Но хотя в молоке много Ca, усваивается он плохо, откладываясь в тканях и органах. К тому же промышленное молоко часто представляет собой плохо удваиваемый продукт, обработанный консервантами, стабилизаторами. Употреблять молоко и молочные продукты можно, но в разумных количествах, не нужно пить молоко литрами, достаточно стакана молока или кефира, ряженки или 80 — 100 гр. творога в день. Мало кто задумывается о необходимости сохранять здоровье своих косточек. А ведь сохранение крепкого здорового скелета это сохранение самой основы организма. Защитить и укрепить кости легко, если приобрести полезные привычки и избегать вредных.
Мало кто задумывается о необходимости сохранять здоровье своих косточек. А ведь сохранение крепкого здорового скелета это сохранение самой основы организма. Защитить и укрепить кости легко, если приобрести полезные привычки и избегать вредных. Нехватка кальция — проблема серьезная. Когда организм испытывает недостаток кальция, этот микроэлемент начинает вымываться из костей, чтобы покрыть его недостаток в других органах, например сердце или кровеносной системе.
Нехватка кальция — проблема серьезная. Когда организм испытывает недостаток кальция, этот микроэлемент начинает вымываться из костей, чтобы покрыть его недостаток в других органах, например сердце или кровеносной системе. Пензенскими учеными был разработан препарат «Остеомед», который показал свою эффективность для профилактики остеопороза. Кроме того, при его применении наблюдается положительна динамика для консолидации костей при переломах.
Пензенскими учеными был разработан препарат «Остеомед», который показал свою эффективность для профилактики остеопороза. Кроме того, при его применении наблюдается положительна динамика для консолидации костей при переломах. Профилактика остеопороза у женщин заслуживает отдельного разговора, так как они в более раннем возрасте и чаще мужчин сталкиваются с этой костной патологией. Механизм снижения минеральной плотности костной ткани у большинства женщин связан с увяданием репродуктивной системы – климаксом. Это стало причиной выделения отдельного вида остеопороза – постменопаузального. О его профилактике и пойдёт речь.
Профилактика остеопороза у женщин заслуживает отдельного разговора, так как они в более раннем возрасте и чаще мужчин сталкиваются с этой костной патологией. Механизм снижения минеральной плотности костной ткани у большинства женщин связан с увяданием репродуктивной системы – климаксом. Это стало причиной выделения отдельного вида остеопороза – постменопаузального. О его профилактике и пойдёт речь.






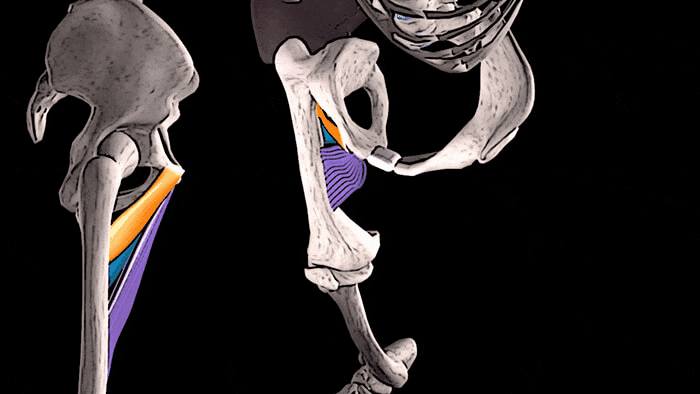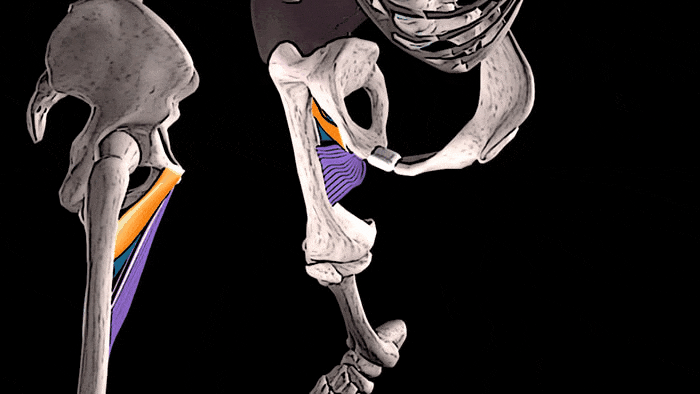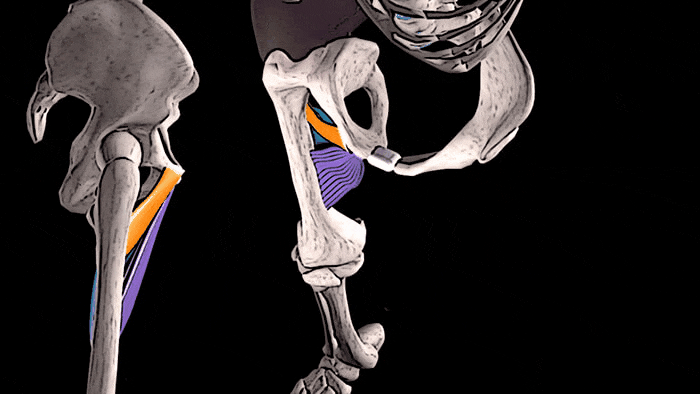
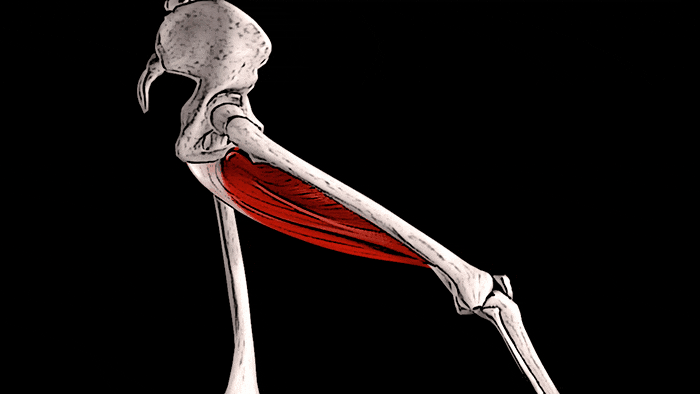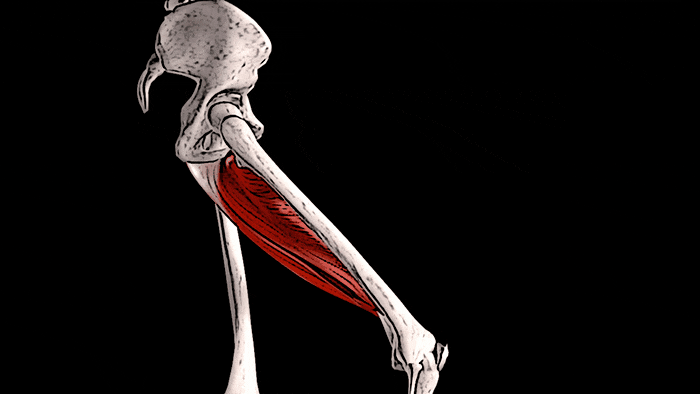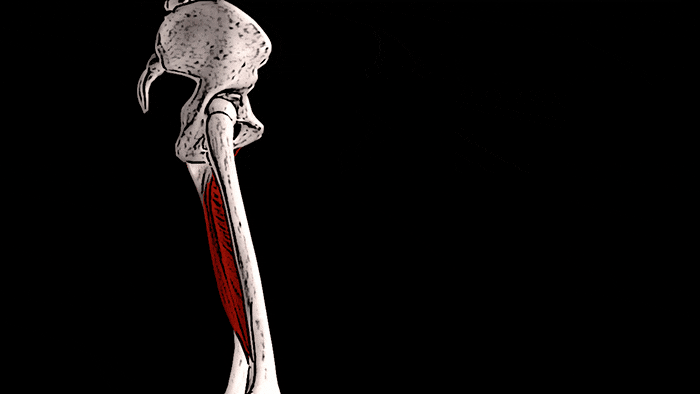
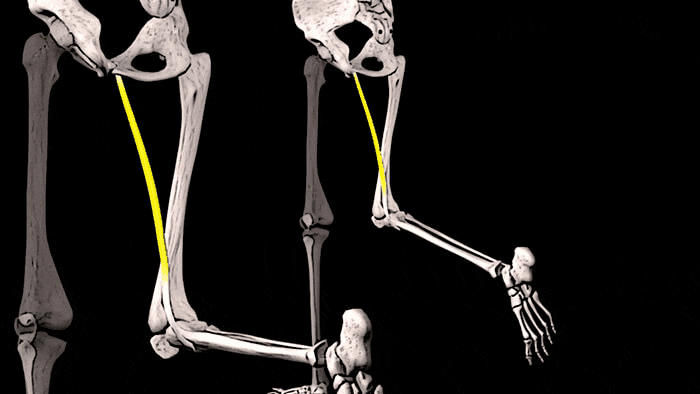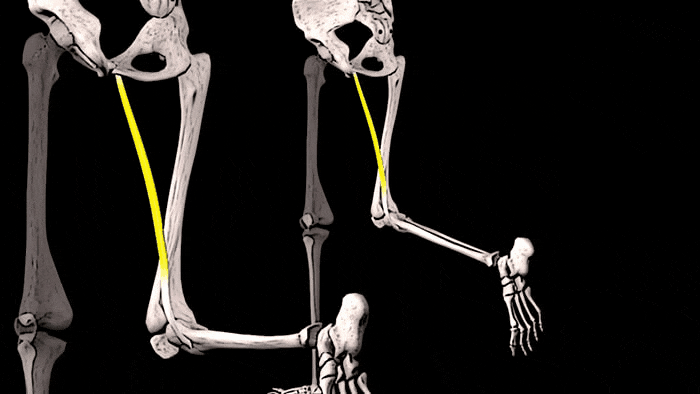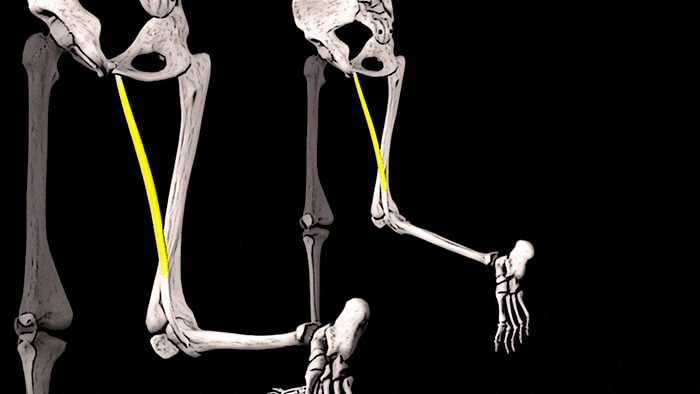
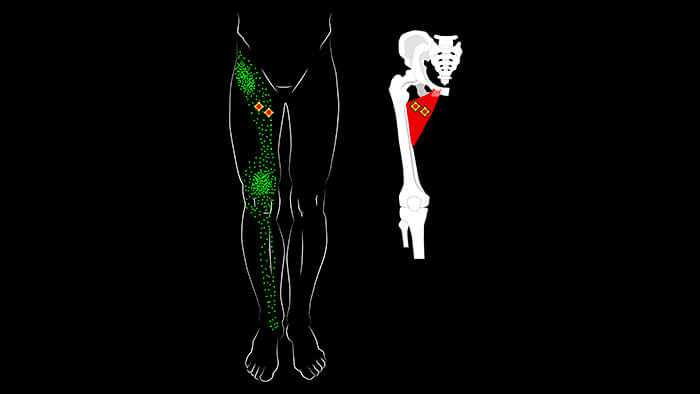
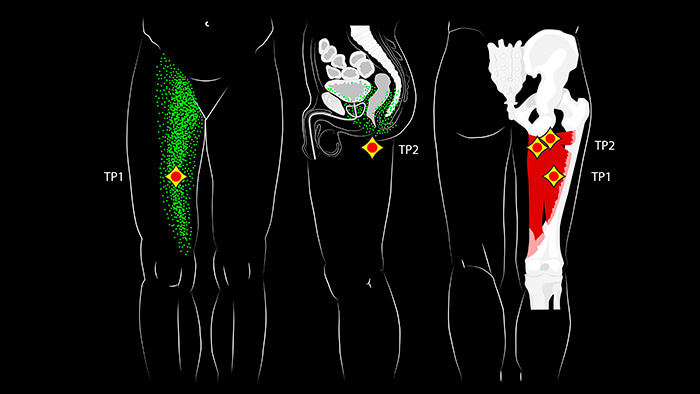

















 Симптомы перелома ребра зависят от того, насколько большой объем повреждений, а также имеют ли место повреждения органов грудной полости. В основном, признаки перелома ребра или пары без каких-либо осложнений можно легко распознать.
Симптомы перелома ребра зависят от того, насколько большой объем повреждений, а также имеют ли место повреждения органов грудной полости. В основном, признаки перелома ребра или пары без каких-либо осложнений можно легко распознать.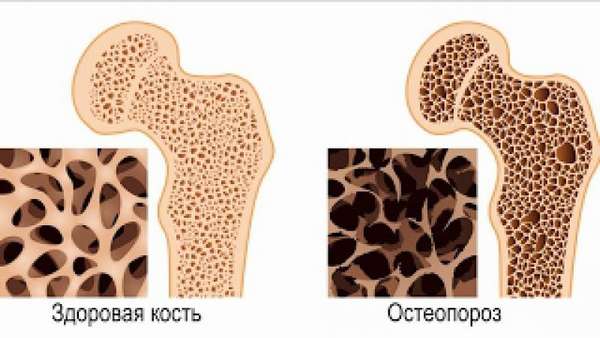





















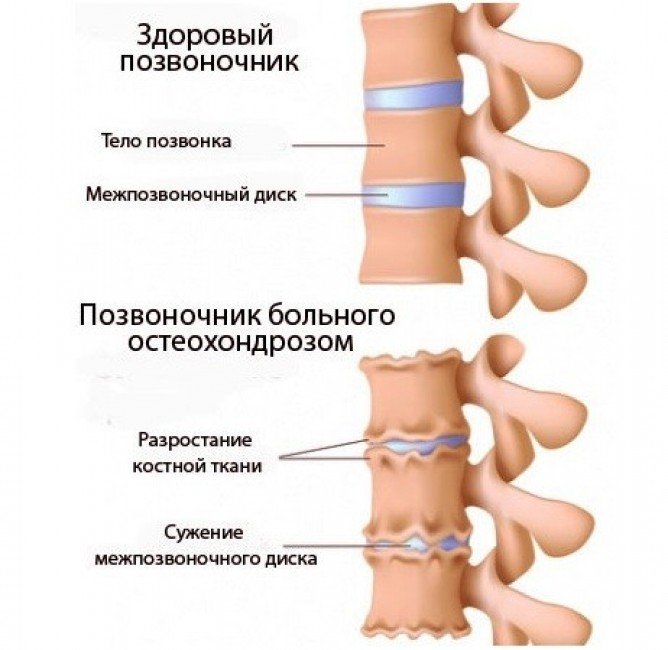

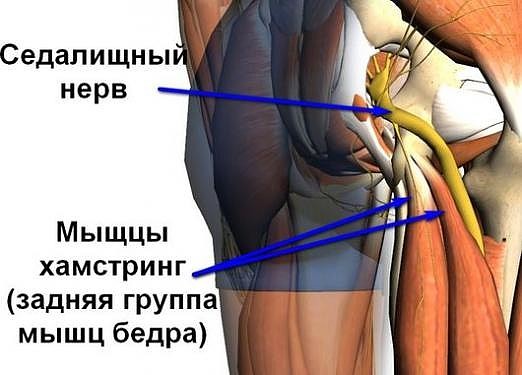

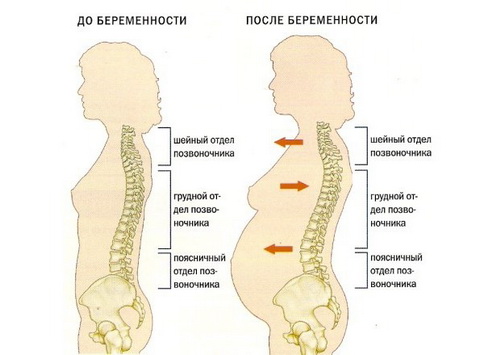




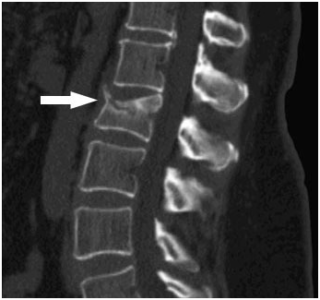












 Болевой синдром при подобных патологиях носит интенсивный характер, отдает в ягодицу и правую ногу, сопровождается нарушениями чувствительности кожных покровов, онемением конечностей и другими неврологическими нарушениями.
Болевой синдром при подобных патологиях носит интенсивный характер, отдает в ягодицу и правую ногу, сопровождается нарушениями чувствительности кожных покровов, онемением конечностей и другими неврологическими нарушениями. Воспаление червеобразного отростка слепой кишки, или аппендицит начинается остро, причем основным проявлением выступает болевой синдром.
Воспаление червеобразного отростка слепой кишки, или аппендицит начинается остро, причем основным проявлением выступает болевой синдром. В проекции поясничного отдела у женщин расположен правый яичник, маточная труба и часть матки, поэтому боли могут возникать при патологических процессах (воспаления, инфекции, новообразования) в репродуктивных органах.
В проекции поясничного отдела у женщин расположен правый яичник, маточная труба и часть матки, поэтому боли могут возникать при патологических процессах (воспаления, инфекции, новообразования) в репродуктивных органах. Травмы поясничного отдела – еще одна распространенная причина болей в этой части спины. Интенсивность болевого синдрома зависит от характера полученной травмы, а в качестве дополнительных симптомов выступает отечность мягких тканей, синяки и гематомы, иногда нарушение целостности кожных покровов.
Травмы поясничного отдела – еще одна распространенная причина болей в этой части спины. Интенсивность болевого синдрома зависит от характера полученной травмы, а в качестве дополнительных симптомов выступает отечность мягких тканей, синяки и гематомы, иногда нарушение целостности кожных покровов.



 С той стороны, где кости смещаются, нос кажется шире, чем со здорового бока. Пальцем можно нащупать зигзаги и неровности в месте повреждения. Для того чтоб ощутить, насколько носовая стенка подвижна, врач аккуратно захватывает область ноздрей двумя пальцами и двигает в стороны. Когда происходит перелом носа со смещением, то травма в основном имеет открытый характер, поскольку костные отломки травмируют ткани и кожу. При таких повреждениях из поврежденного места присутствует сильное кровотечение.
С той стороны, где кости смещаются, нос кажется шире, чем со здорового бока. Пальцем можно нащупать зигзаги и неровности в месте повреждения. Для того чтоб ощутить, насколько носовая стенка подвижна, врач аккуратно захватывает область ноздрей двумя пальцами и двигает в стороны. Когда происходит перелом носа со смещением, то травма в основном имеет открытый характер, поскольку костные отломки травмируют ткани и кожу. При таких повреждениях из поврежденного места присутствует сильное кровотечение.



















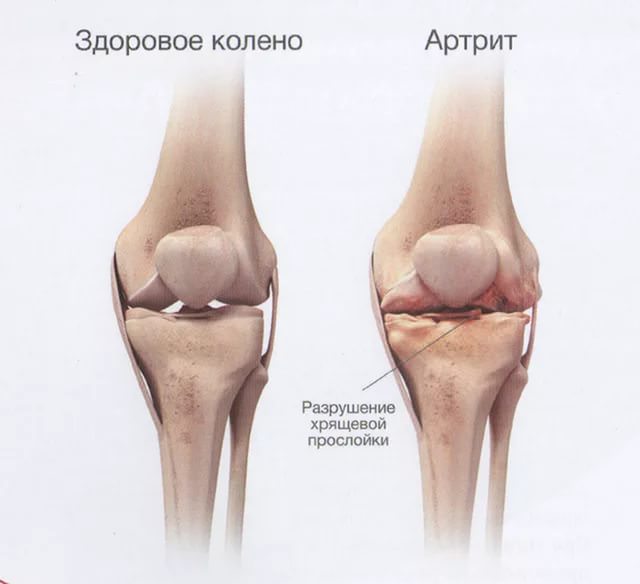
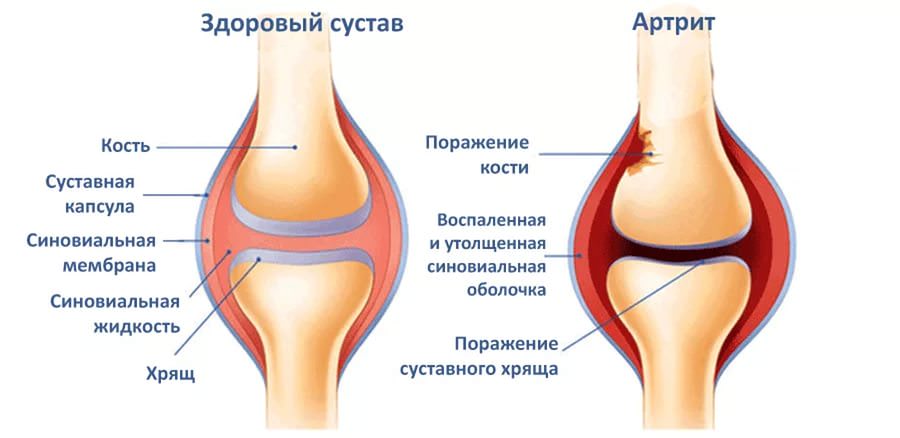





 Артрит коленного сустава
Артрит коленного сустава болевой синдром
болевой синдром При любых подозрениях артрита коленного сустава незамедлительно обратитесь к врачу
При любых подозрениях артрита коленного сустава незамедлительно обратитесь к врачу Обратите внимание на свои симптомы и проанализируйте их
Обратите внимание на свои симптомы и проанализируйте их