Урикозурические препараты при подагре – Лекарства от подагры – ТОП самых эффективных препаратов выводящих мочевую кислоту
Лекарство от подагры – обзор лучших препаратов
Выбирая оптимальную схему терапии при подагре, важно учитывать необходимость разной направленности лечебного воздействия. Иногда требуется сразу несколько лекарственных средств, чтобы быстро устранить болевые ощущения, предотвратить повторные приступы заболевания и избежать возможных осложнений.
Отказ от применения комплексной терапии от подагры влечет за собой угрозу неподвижности суставов и поражения почек. При своевременном лечении и соблюдении всех рекомендаций доктора удается добиться не только полного контроля над заболеванием, но и закрепить результат, после которого неприятные симптомы больше не вернутся.
Описание болезни
Залог правильного выбора схемы лечения подагры – точное выявление причин, которые спровоцировали ее развитие. Основой развития патологического процесса служит повышение в крови уровня мочевой кислоты и накопление ее солей (уратов) в организме (гиперурикемия). Чаще встречается среди мужчин среднего возраста. У женщин до периода менопаузы заболевание отмечается редко, поскольку эстрогены увеличивают выведение уратов почками.

Причиной гиперурикемии служит увеличение синтеза пуринов, которое имеет наследственный характер или является следствием других заболеваний. К ним относят:
- лимфому;
- лейкоз;
- гемолитическую анемию;
- псориаз.
К повышению уровня часто приводит чрезмерное употребление мясных продуктов, грибов, икры, бобовых и кофе. Значительное потребление алкоголя, никотиновой кислоты и диуретиков также может спровоцировать начало подагры.
В результате накопления в организме уратов начинается постепенное их откладывание в виде игольчатых кристаллов. «Излюбленными» местами являются ткани, в которых нет сосудов или их мало:
- мелкие суставы пальцев ног и рук;
- хрящи;
- сухожилия;
- связки и даже ушная раковина.
При длительном течении заболевания отложение солей начинается в крупных суставах и почках.

Основным проявлением болезни является подагрический артрит, которой в зависимости от продолжительности симптомов может быть острым (не более 3 недель), затяжным (3-12 недель) и хроническим (более 12 недель). Острый приступ артрита в большинстве случаев возникает среди полного здоровья и абсолютно внезапно.
Важной особенностью служит тот факт, что за несколько часов или дней все проявления приступа исчезают самостоятельно, без всякого лечения.
Приступ подагрического артрита характеризуется поражением одного сустава, резкой нарастающей болью и часто начинается в ночное время или ранние утренние часы. Чаще всего в патологический процесс вовлекаются большие пальцы или плюснефаланговые сочленения на ступнях, реже – плечевые и локтевые суставы. Пораженная область быстро краснеет, становится напряженной и горячей на ощупь. Наблюдается затрудненность движений.

Затягивать с лечением не стоит, поскольку подагра является заболеванием хроническим и прогрессирует всегда. То, что приступы проходят самостоятельно, не говорит о том, что болезнь исчезла. Со временем они станут чаще, в процесс начнут вовлекаться новые суставы, появится тугоподвижность. Через несколько лет в области суставов, ушных раковин, в голенях и других местах появятся подагрические узелки – «тофусы». Опасными осложнениями служат полная неподвижность пораженных суставов и поражение почек. Поэтому своевременное лечение имеет огромное значение.
к содержанию ↑Медикаментозная терапия
Использование медикаментозных лекарственных средств играет ведущую роль в вопросе лечения подагры. В качестве вспомогательной терапии можно использовать способы народной медицины, физиотерапию и санаторно-курортное лечение. Грамотный подбор медицинских препаратов должен осуществлять исключительно врач-ревматолог, который учитывает не только фазу заболевания, но и все противопоказания.
Основные цели, которые необходимо достичь посредством проводимой терапии:
- скорректировать обмен мочевой кислоты;
- устранить подагрические артриты;
- избавиться от тофусов;
- предупредить почечную недостаточность.
Изначально необходимо купировать приступ острого подагрического артрита. Для этого требуется соблюдение полного покоя, особенно для больного сустава. Если воспалительный процесс расположен в области ноги, то ей следует придать возвышенное положение. Для этой цели можно подложить под нее подушку. Также нужно обильное питье.

В качестве обезболивающего средства можно использовать «Колхицин». Он хорошо устраняет боль, но не разрешается его использование более одних суток. Также данный препарат способен вызвать диарею. Еще для снятия боли можно использовать нестероидные противовоспалительные средства (НПВС): «Индометацин», «Диклофенак». В крайних случаях возможно использование глюкокортикоидов.
Только после устранения боли, отеков и воспаления можно начинать применять препараты для снижения уровня мочевой кислоты, а также выведения ее из организма. Их используют для лечения подагры, проявляющейся в виде подагрического артрита в рецидивирующей форме. Они подразделяются на три основные группы: урикодепрессивные, урикозурические и смешанного действия. Каждая группа оказывает свое целенаправленное действие и назначается при той или иной форме подагры.
к содержанию ↑Урикодепрессивные препараты
Прием препаратов данной группы способствует уменьшению синтеза мочевой кислоты.
К ним относятся:
- «Аллопуринол». В результате его воздействия мочевая кислота в крови синтезируется в небольших количествах. Поэтому постепенно снижается ее содержание в моче, что в разы уменьшает риск образования камней в почках. Препарат разрешен для использования при почечной патологии, но только в тех случаях, когда почечная недостаточность выражена незначительно. Урикемия начинает снижаться уже на второй или третий день после начала приема и достигает нормальных значений через десять дней. Затем дозировку постепенно уменьшают. В промежутке от четырех до шести месяцев наступает стойкая нормализация, после чего назначается поддерживающая терапия данным препаратом. Подагрические приступы при непрерывном лечении постепенно становятся более редкими и менее интенсивными. На протяжении года происходит постепенное рассасывание тофусов. Для полного исчезновения суставных проявлений терапия должна продолжаться практически пожизненно с небольшими перерывами в две или три недели. «Аллопуринол» хорошо переносится пациентами, побочные эффекты отмечаются редко и проявляются в виде аллергических реакций, повышения температуры и тошноты. Противопоказаниями являются значительные нарушения печеночных функций, детский возраст и беременность.

- «Тиопуринол». Является производным «Аллопуринола», обладает теми же основными свойствами, но больными переносится значительно лучше.
- «Оротовая кислота». Назначается при плохой переносимости «Аллопуринола». Дополнительно обладает способностью снижать количество холестерина в организме.
Каждый препарат должен назначаться доктором, который сможет оценить все показания и риски побочных эффектов.
к содержанию ↑Урикозурические препараты
Все лекарства из данной группы относятся к салицилатам и уменьшают всасывание уратов почками, параллельно повышая их выведение.
За счет увеличения диуреза мочевая кислота начинает выводиться в значительных количествах. В результате уменьшается склонность уратов кристаллизироваться.
К ряду этих препаратов относят:
- «Бенемид». Является производным бензойной кислоты. Для большей эффективности необходим прием на протяжении нескольких лет. Хорошо переносится, в редких случаях отмечаются аллергические реакции и тошнота. Его применение не рекомендуется при частых обострениях подагры. Противопоказаниями служат хроническая почечная недостаточность, беременность.
- «Кетазон». Препарат, являющийся производным фенилбутазона. Он не только увеличивает выведение уратов из организма, но и обладает противовоспалительным действием. Улучшение состояния отмечается через три или четыре недели после начала использования.

К этой группе относится и всем известный «Аспирин».
Важно учитывать, что применение салицилатов чревато побочными явлениями со стороны желудочно-кишечного тракта, особенно в значительных дозировках.
Если же дозировка небольшая, то возможен риск развития обратного эффекта, в результате которого будет происходить увеличение содержания пуриновых соединений в крови и моче, усугубляя течение заболевания.
к содержанию ↑Препараты смешанного действия
Сочетают в себе сразу оба действия вышеперечисленных групп, тем самым снижая синтез мочевой кислоты и увеличивая ее выведение из организма. Самым распространенным и популярным на сегодняшний день является «Алломарон». Это комбинированный препарат, в составе которого содержится аллопуринол и бензобромарон. Уменьшает риск образования почечных камней.
Используется при любом происхождении гиперурикемии в качестве средства, предупреждающего рецидивы артрита, образование тофусов и поражение почек при подагре. Хорошо переносится, в редких случаях способен вызвать:
- аллергию;
- тошноту;
- рвоту;
- а также снижение количества тромбоцитов и лейкоцитов крови.
Противопоказания для применения: беременность, кормление грудью, возраст до четырнадцати лет, хроническая почечная недостаточность.
к содержанию ↑Следует знать
Для эффективного проведения медикаментозной терапии урикозурическими и урикодепрессивными препаратами существует определенный ряд правил, который помогает достичь эффективности проводимой терапии.

К ним относятся следующие рекомендации:
- Перед началом лечебного курса необходимо выявить тип нарушения пуринового обмена.
- Принимать не менее 2,5 литров жидкости в день для поддержания оптимального суточного диуреза.
- Проводить лечение исключительно между приступами заболевания.
- Принимать лекарства от подагры на протяжении многих лет, делая паузы от двух до четырех недель в период нормализации в крови показателей количества мочевой кислоты.
Очень важно повысить pH мочи для лучшего выведения кислоты и ее солей почками. Для этого можно использовать гидрокарбонат натрия. Хорошо помогают «Магурлит» или «Солуран». В первые дни проводимой терапии для профилактики суставных кризов хорошо себя зарекомендовали «Колхицин» или «Индометацин».

Также важно учитывать тот факт, что при выборе НПВС для снятия приступа подагрического артрита в острой форме можно отдать предпочтение препарату «Бутадион», который, помимо обезболивающего эффекта, обладает урикозурическим действием. Зато применение производных ацетилсалициловой кислоты следует исключить, поскольку они препятствуют выведению уратов и могут усугубить ситуацию.
Еще следует отметить, что НПВС оказывают негативное влияние на желудок, печень и кишечник, поэтому злоупотреблять ими не нужно. Оптимальным вариантом станет сочетание этих препаратов в виде таблеток и мази. Для защиты слизистой желудка хорошо подойдет «Омепразол».
Не нужно забывать о том, что каждое лекарство от подагры имеет свои показания и противопоказания, дозировки и побочные эффекты. Это следует учитывать при лечении каждого пациента. Также важно выявить все возможные сопутствующие заболевания, на которые препарат может оказать определенный, не всегда благоприятный эффект.
Именно поэтому вопросом лечения подагры должен заниматься исключительно врач-ревматолог, который сможет наиболее грамотно поставить диагноз и оптимально подобрать правильный курс терапии для полного избавления от неприятных симптомов болезни на длительный срок.
vseonogah.ru
Урикозурические препараты. Медикаментозное лечение подагры, препараты Урикозурические средства
Выбирая оптимальную схему терапии при подагре, важно учитывать необходимость разной направленности лечебного воздействия. Иногда требуется сразу несколько лекарственных средств, чтобы быстро устранить болевые ощущения, предотвратить повторные приступы заболевания и избежать возможных осложнений.
Отказ от применения комплексной терапии от подагры влечет за собой угрозу неподвижности суставов и поражения почек. При своевременном лечении и соблюдении всех рекомендаций доктора удается добиться не только полного контроля над заболеванием, но и закрепить результат, после которого неприятные симптомы больше не вернутся.
Описание болезни
Залог правильного выбора схемы лечения подагры – точное выявление причин, которые спровоцировали ее развитие. Основой развития патологического процесса служит повышение в крови уровня мочевой кислоты и накопление ее солей (уратов) в организме (гиперурикемия). Чаще встречается среди мужчин среднего возраста. У женщин до периода менопаузы заболевание отмечается редко, поскольку эстрогены увеличивают выведение уратов почками.
Причиной гиперурикемии служит увеличение синтеза пуринов, которое имеет наследственный характер или является следствием других заболеваний. К ним относят:
- лимфому;
- лейкоз;
- гемолитическую анемию;
- псориаз.
К повышению уровня часто приводит чрезмерное употребление мясных продуктов, грибов, икры, бобовых и кофе. Значительное потребление алкоголя, никотиновой кислоты и диуретиков также может спровоцировать начало подагры.
В результате накопления в организме уратов начинается постепенное их откладывание в виде игольчатых кристаллов. «Излюбленными» местами являются ткани, в которых нет сосудов или их мало:
- мелкие суставы пальцев ног и рук;
- хрящи;
- сухожилия;
- связки и даже ушная раковина.
При длительном течении заболевания отложение солей начинается в крупных суставах и почках.
Основным проявлением болезни является , которой в зависимости от продолжительности симптомов может быть острым (не более 3 недель), затяжным (3-12 недель) и хроническим (более 12 недель). Острый приступ артрита в большинстве случаев возникает среди полного здоровья и абсолютно внезапно.
Важной особенностью служит тот факт, что за несколько часов или дней все проявления приступа исчезают самостоятельно, без всякого лечения.
Приступ подагрического артрита характеризуется поражением одного сустава, резкой нарастающей болью и часто начинается в ночное время или ранние утренние часы. Чаще всего в патологический процесс вовлекаются большие пальцы или плюснефаланговые сочленения на ступнях, реже – плечевые и локтевые суставы. Пораженная область быстро краснеет, становится напряженной и горячей на ощупь. Наблюдается затрудненность движений.
Затягивать с лечением не стоит, поскольку подагра является заболеванием хроническим и прогрессирует всегда. То, что приступы проходят самостоятельно, не говорит о том, что болезнь исчезла. Со временем они станут чаще, в процесс начнут вовлекаться новые суставы, появится тугоподвижность. Через несколько лет в области суставов, ушных раковин, в голенях и других местах появятся подагрические узелки – « ». Опасными осложнениями служат полная неподвижность пораженных суставов и поражение почек. Поэтому своевременное лечение имеет огромное значение.
Медикаментозная терапия
Использование медикаментозных лекарственных средств играет ведущую роль в вопросе лечения подагры. В качестве вспомогательной терапии можно использовать способы народной медицины, физиотерапию и санаторно-курортное лечение. Грамотный подбор медицинских препаратов должен осуществлять исключительно врач-ревматолог, который учитывает не только фазу заболевания, но и все противопоказания.
Основные цели, которые необходимо достичь посредством проводимой терапии:
- скорректировать обмен мочевой кислоты;
- устранить подагрические артриты;
- избавиться от тофусов;
- предупредить почечную недостаточность.
Изначально необходимо купировать приступ острого подагрического артрита. Для этого требуется соблюдение полного покоя, особенно для больного сустава. Если воспалительный процесс расположен в области ноги, то ей следует придать возвышенное положение. Для этой цели можно подложить под нее подушку. Также нужно обильное питье.
К этой группе относится и всем известный «Аспирин».
Важно учитывать, что применение салицилатов чревато побочными явлениями со стороны желудочно-кишечного тракта, особенно в значительных дозировках.
Если же дозировка небольшая, то возможен риск развития обратного эффекта, в результате которого будет происходить увеличение содержания пуриновых соединений в крови и моче, усугубляя течение заболевания.
Препараты смешанного действия
Сочетают в себе сразу оба действия вышеперечисленных групп, тем самым снижая синтез мочевой кислоты и увеличивая ее выведение из организма. Самым распространенным и популярным на сегодняшний день является «Алломарон». Это комбинированный препарат, в составе которого содержится аллопуринол и бензобромарон. Уменьшает риск образования почечных камней.
Используется при любом происхождении гиперурикемии в качестве средства, предупреждающего рецидивы артрита, образование тофусов и поражение почек при подагре. Хорошо переносится, в редких случаях способен вызвать:
- аллергию;
- тошноту;
- рвоту;
- а также снижение количества тромбоцитов и лейкоцитов крови.
Противопоказания для применения: беременность, кормление грудью, возраст до четырнадцати лет, хроническая почечная недостаточность.
Следует знать
Для эффективного проведения медикаментозной терапии урикозурическими и урикодепрессивными препаратами существует определенный ряд правил, который помогает достичь эффективности проводимой терапии.
- Перед началом лечебного курса необходимо выявить тип нарушения пуринового обмена.
- Принимать не менее 2,5 литров жидкости в день для поддержания оптимального суточного диуреза.
- Проводить лечение исключительно между приступами заболевания.
- Принимать лекарства от подагры на протяжении многих лет, делая паузы от двух до четырех недель в период нормализации в крови показателей количества мочевой кислоты.
Очень важно повысить pH мочи для лучшего выведения кислоты и ее солей почками. Для этого можно использовать гидрокарбонат натрия. Хорошо помогают «Магурлит» или «Солуран». В первые дни проводимой терапии для профилактики суставных кризов хорошо себя зарекомендовали «Колхицин» или «Индометацин».
Также важно учитывать тот факт, что при выборе НПВС для снятия приступа подагрического артрита в острой форме можно отдать предпочтение препарату «Бутадион», который, помимо обезболивающего эффекта, обладает урикозурическим действием. Зато применение производных ацетилсалициловой кислоты следует исключить, поскольку они препятствуют выведению уратов и могут усугубить ситуацию.
Еще следует отметить, что НПВС оказывают негативное влияние на желудок, печень и кишечник, поэтому злоупотреблять ими не нужно. Оптимальным вариантом станет сочетание этих препаратов в виде таблеток и мази. Для защиты слизистой желудка хорошо подойдет «Омепразол».
Не нужно забывать о том, что каждое лекарство от подагры имеет свои показания и противопоказания, дозировки и побочные эффекты. Это следует учитывать при лечении каждого пациента. Также важно выявить все возможные сопутствующие заболевания, на которые препарат может оказать определенный, не всегда благоприятный эффект.
Именно поэтому вопросом лечения подагры должен заниматься исключительно врач-ревматолог, который сможет наиболее грамотно поставить диагн
lady-rose.ru
симптомы, лечение и диета Урикозурические лекарства
Непрерывная колхицинотерапия в малых дозах (1 мг/день) влечет за собой снижение частоты подагрических приступов и рекомендуется особенно при полиартикулярных и субинтрирующих формах подагры. Непрерывное лечение не создает привычки и колхицин сохраняет свою эффективность и в случае острых подагрических приступов у субъектов подвергающихся непрерывному лечению. Рекомендуется производить гематологическое исследование через каждые 6 месяцев, так как колхицин может детерминировать иногда анемию и лейкопению.
Гипоурикемирующие препараты включают вещества, способные снизить урикемию подагрических субъектов до нормальных пределов и приостановить таким образом эволюцию подагры. Гипоурикемпрующие медикаменты делятся на:
- вещества, повышающие выделение через мочу мочевой кислоты – урикозурические;
- вещества, снижающие синтез мочевой кислоты (ингибиторы урикосинтеза).
Урикозурические вещества тормозят тубулярную реабсорбцию мочевой кислоты, но не действуют на субъекты с почечной недостаточностью.
Урикозурические препараты, используемые в настоящее время, в основном лечении хронической подагры включают: пробенецид, этбенецид, сулфинпиразон, бензиодарон. В последнее время отмечается, что атромид и дикумарол оказывают и непостоянное урикозурическое действие, полезное в особенности в случае подагриков с ассоциированной хронической коронарной кардиопатией, у которых существует значительная пертурбация сывороточных липопротеинов.
Пробенецид (бенемид) был внедрен в лечение подагры в 1951 г. Пробепецид тормозит почечную тубулярную реабсорбцию урата и увеличивает выделение через мочу мочевой кислоты на 50%. Препарат применяется в виде таблеток 0,25 мг по два раза в день, в течение первой недели, увеличивая дозы на 0,50 мг в неделю, но при условии не превышать 2 г/ день. Медикамент переносится очень хорошо. Иногда могут появляться желудочные и кишечные расстройства, аллергические реакции frash, лихорадка), потения, гипотензия. Рекомендуется исследование почечной функции, так как в тех случаях когда клиренс ниже 30 мл/минут, следует переходить к лечению аллопуринолом. Запрещается одновременное использование аспирина, который мешает урикозурическому действию Пробенецида. Урикозурическое действие одной дозы длится 24 часа.
Этебенецид обладает свойствами близкими пробенециду и как будто дает меньше вторичных эффектов.
Сулфинпиразон (антуран), дериват фенилбутазона, используется как урикозурическое средство с 1958 г. Он применяется в виде таблеток по 100 мг, не превышая дозы 600 мг/день. Урикозурическое действие длится около 8 часов. Препарат кажется действенным в тех случаях, где Пробенецид не оказал желаемого эффекта. Медикамент переносится очень хорошо, лишь совсем редко появляются отрицательные дигестивные и гематологические эффекты. Ассоциирование аспирина и салици-латов противопоказано, так как они блокируют урикозурический эффект.
Бензиодарон (ампливикс) рекомендуется в дозах по 100-300 мг/ день. Это более сильный урикозурический препарат, чем вышеупомянутые; его применение позволяет снижение урикемии ниже 60 мг °/оо. Он очень хорошо переносится и лишь в редких случаях вызывает отрицательные дигестивные эффекты и исключительным образом явления гипо-или гипертиреоидизма (благодаря своему содержанию йода). Бензиодарон может применяться свободно и для больных с почечной недостаточностью.
Бензобромарон (Desuric-Labaz), в таблетках, предписывается в дозах по 100 мг/день (1 тубик). Он действует особенно на уровне почки, тормозя реабсорбцию мочевой кислоты на уровне дистального извитого канальца.
Бензобромарон оказался активным гипоурикемирующим средством даже для больных с почечной недостаточностью, креатиннновый клиренс которых превышает 60 мл/минуту. Вторичные эффекты встречаются редко (Didier и Olmer, 1978).
Урикозурическое лечение представляет тот недостаток, что оно благоприятствует преципитации мочевой кислоты в мочеводных путях, вызывая почечномочеточниковые колики, иногда даже вначале лечения, и у больных, которые не представляли таких явлений до применения урикозурической терапии. Поэтому рекомендуется потребление жидкостей в увеличенном количестве, с тем, чтобы вызывать полиурию в размере 2 л в сутки, а также и добавление 4 г бикарбоната на 1 л выпитой воды. Следовательно, имея в виду тот факт, что урикозурические средства вызывают гиперурикурию – появление почечных колик или рост их частоты – рекомендуется не назначать лечение этими медикаментами подагрикам с мочекислым почечным литиазом.
Терапевтический эффект урикозурических медикаментов исчезает спустя два дня после прекращения лечения.
Тормозители синтеза мочевой кислоты, употребляемые в настоящее время, включают: аллопуринол, тиопуринол (меркапто-пира-золо-пиридин) и оротовую кислоту.
Аллопуринол (Зилорик) самый активный тормозитель синтеза мочевой кислоты. Дозы вариируют от случая к случаю, но вообще рекомендуется начинать лечение с 50 мг (2-3 таблетки в день), перорально, медленно увеличивая дозу до 300-400 мг/день. Этой дозы в 300-400 мг/ день следует достигать после 2-3 недель. С такой схемой лечения урикемия остается ниже 60 мг °/00 и можно избегать острые приступы подагрического артрита. Не рекомендуется превышать дозы 600 мг в день. Аллопуринол не назначается вначале, в качестве первой терапевтической попытки. Рекомендуется совместное сочетание с колхицином. Медикамент очень хорошо переносится, лишь изредка могут появляться вторичные эффекты, как, например: аллергические, кожные явления, дигестивные расстройства, иктер, лейкопения, невриты.
Гипоурикемирующее действие аллопуринола обусловлено его способностью сокращать образование мочевой кислоты посредством торможения ксантии-оксидазы (энзим, превращающий гипоксантин в ксантин, а ксантин в мочевую кислоту), и препятствовать пуриносинтезу de noco посредством еще не уточненного механизма. Снижение урикемии посредством аллопуринола детерминирует сокращение урикурии и таким образом медикамент может использоваться не рискуя способствовать мочекислому литиазу или отягощать существующую почечную недостаточность. Аллопуринол имеет также и противовоспалительное действие.
Аллопуринол и тиопуринол имеют следующие показания:
- Множественные тофусы различных размеров. Тофусы малых размеров могут рассасываться, более крупные тофусы уменьшаются в результате лечения.
- Случаи подагры, которые не подаются лечению обычными урико-зурическими препаратами или когда больные не переносят Пробенецид и Сулфинпиразон.
- Субъекты с значительным сверхпроизводством мочевой кислоты, то есть пациенты подвергаемые режиму лишенному пуринов и элиминирующие более 600 мг мочевого урата в сутки.
- Мочекислый почечный литиаз (как известно, урикозурическое лечение способно предрасполагать к образованию камней, что возможно таким образом избежать).
- Подагра с почечной недостаточностью.
- Уратовая нефропатия, появляющаяся у некоторых больных леченных нммунодепрессивными лекарствами (некоторые лейкемии, лимфо-пролиферативные синдромы).
В отдельных случаях и лишь у больных с почечной недостаточностью аллопуринол детерминирует аллергические кожные явления. Утверждалось, что аллопуринол благоприятствует возникновению исключительно редко встречаемого явления ксантинового литиаза.
За последние годы сообщалось также о появлении кристаллов гипоксантина, ксантина и оксипуринола в мышечных биопсиях больных леченных аллопуринолом, но эти кристаллы не имеют какого-либо клинического значения. Теоретически существует и возможность, чтобы рибонуклеиновая кислота аллопуринола со
lady-rose.ru
Урикозурические препараты при подагре. Урикозурические средства Урикозурические средства препараты
Подагра характеризуется как хроническая патология, поражающая соединения опорно-двигательного аппарата. Как известно, заболевания с хроническим течением сложно поддаются лечению. Поэтому при подагрическом артрите к больному применяют комплексную терапию, направленную прежде всего на снижение выраженности основных признаков и на подавление приступов.
Лечение подагры медикаментами происходит в несколько этапов. Первоначально принимают меры для купирования приступа, снятия острого периода течения недуга. Только после этого переходят к базовой терапии, главная задача которой – это устранение причин, провоцирующих обострения патологии и способствующих ее развитию. Итак, как проходит лечение подагры медикаментами и какие фармакологические средства применяются при данном заболевании?
Фармакотерапия
Основными лекарствами при обострении подагры являются препараты группы НПВС и кортикостероиды. Данные средства успешно справляются с воспалительным процессом, который неизбежно возникает при поражении сустава и осложняет состояние больного. Кроме того, нестероидные противовоспалительные препараты и кортикостероиды обладают умеренно выраженными обезболивающими свойствами, что также немаловажно в периоды приступов подагры. Дополнительно пациентам назначают анальгетики для ликвидации сильного болевого синдрома, который не удается снять противовоспалительными средствами.
После подавления обострения болезни применяют основное лечение, которое продолжается в течение нескольких месяцев. При этом некоторые препараты приписывают для систематического использования, то есть при диагнозе «подагра» их нужно принимать постоянно. Из чего же состоит курс терапии подагрического артрита?
Лечение Колхицином
Одним из широко применяемых препаратов при подагре является Колхицин, который отличается высокой эффективностью благодаря воздействию на главную причину развития недуга – повышение уровня мочевой кислоты. Колхицин считается наиболее действенным средством, способным снижать частоту подагрических приступов.
Препарат назначают в малых дозах – 1мг в сутки. Он не вызывает привыкания, его эффективность не уменьшается при регулярном и длительном применении, а благодаря растительной основе Колхицина со стороны органов желудочно-кишечного тракта не возникает побочных реакций. Специалисты рекомендуют при систематическом лечении Колхицином периодически проходить обследования на предмет выявления неблагоприятного влияния средства на кровеносную систему. Исследования показали, что у некоторых пациентов такая терапия подагры вызывает анемию и лейкопению.
Гипоурикемические медикаменты
Данная группа лекарств используется с целью снижения урикемии в пораженных подагрой суставах и нормализации концентрации мочевой кислоты в крови. Таким способом удается предотвратить развитие и осложнения заболевания, тем самым улучшая состояние больного.
Гипоурикемические средства делятся на две группы:
- Урикозурические препараты, действующие вещества которых, способствуют активизации процессов выведения излишков кислоты через выделяемою мочу.
- Ингибиторы урикосинтеза, снижающие выработку мочевой кислоты в организме.
В чем отличие данных препаратов и какое влияние они оказывают на течение подагры?
 Урикозурические средства
Урикозурические средства
На сегодняшний день в лечении хронической подагры используют:
- Пробенецид.
- Сульфинпиразон.
- Бензиодарон.
- Этбенецид.
- Атромид.
- Дикупарол.
Пробенецид тормозит реабсорбцию уратов в почках и на 50% увеличивает объем выводимой с мочой кислоты. Больным подагрой назначают таблетки для перорального применения. Суточная доза на первых этапах составляет 0,5 мг, разделяемые на два приема. Еженедельно норму повышают на 0,5 мг. При этом в сутки нельзя принимать более 2 г Пробенецида. Препарат редко вызывает побочные явления и в основном переносится хорошо.
Сульфинпиразон назначают в тех случаях, когда Пробенецид оказался малоэффективным. Это фармакологическое средство характеризуется выраженными урикозурическими свойствами и быстрым действием. Применяют Сульфинпиразон в виде таблеток (100 мг), допустимая суточная норма – до 600 мг. Препарат хорошо переносится и не провоцирует расстройств со стороны функций организма. Его не рекомендуется принимать совместно с аспирином, так как при их взаимодействии урикозурический эффект будет снижен.
Бензиодарон применяется пациентами с почечной недостаточностью, которым противопоказаны большинство урикозурических средств. Препарат отличается более высокой эффективностью в сравнении с описанными выше. Бензиодарон снижает показатели урикемии до 60 мг и способствует выведению мочевой кислоты, не вызывая побочных реакций. Рекомендуемая доза – 100/300 мг в сутки.
Этбенецид является аналогом Пробенецида, обладает близкими ему свойствами, но после его применения вторичные проявления болезни наблюдаются реже.
Последние два урикозурические препарата Атромид и Дикупарол отличаются непостоянным действием, что в некоторых случаях приносит пользу пациентам (при подагре, сопутствующей ассоциированной кардиопатии с хроническим течением).
Ингибиторы урикосинтеза
К этой группе противоподагрических средств относятся:
- Аллопуринол.
- Тиопуринол.
- Оротовая кислота.
Аллопуринол – популярный препарат, который активно используют в терапии подагры. Его действующие вещества активно затормаживают процессы синтеза мочевой кислоты и при систематическом приеме этого лекарства удается избежать обострений патологии. Применение Аллопуринола позволяет поддерживать урикемию ниже 60 мг °/оо, благодаря чему приступы подагры случаются крайне редко.
Препарат назначают перорально в таблетках по 50 мг в день и постепенно увеличивают дозу до 400 мг в день. Суточная норма средства не должна превышать 600 мг. Высокая эффективность Аллопуринола достигается при его совместном приеме с Колхицином.
Тиопуринол при подагре действует аналогично Аллопуринолу и также широко применяется в терапии подагры.
Оротовая кислота характеризуется менее выраженными гипоурикемическими свойствами, но также помогает в снижении урикемии и подавляет процессы образования мочевой кислоты.
Лечение подагры медикаментами даст высокие результаты только при условии продолжительного приема описанных выше препаратов.
Случаях характеризуется как хроническая колхицин, поражающая соединения опорно-двигательного данное. Как известно, заболевания с лекарство течением сложно поддаются влияет.
Поэтому при подагрическом отложение к больному применяют комплексную мочевой, направленную прежде всего на кислоты выраженности основных признаков и на суставах приступов.
Лечение подагры ответственных происходит в несколько этапов. Устраняются принимают меры для выделение приступа, снятия острого угнетает течения недуга. Только веществ этого переходят к базовой активных, главная задача которой – ход устранение причин, провоцирующих конечном патологии и способствующих ее развитию. Объема, как проходит лечение реакций медикаментами и какие фармакологические болевые применяются при данном ограничения?
Фармакотерапия
Основными лекарствами итоге обострении подагры являются ощущения группы НПВС и кортикостероиды. Артрите средства успешно справляются с подагрическом процессом, который неизбежно движений при поражении сустава и советуем состояние больного.
Кроме при, нестероидные противовоспалительные препараты и ле
lady-rose.ru
Урикозурические средства. Урикозурические препараты Урикозурические средства препараты
Пробенецид и сульфинпиразон являются урикозурическими средствами, применяемыми для снижения содержания уратов в организме больных с подагрическими отложениями или повышающейся частотой приступов подагры. Нужно избегать назначения урикозурических средств больным, у которых выделяются большие количества мочевой кислоты, чтобы не вызвать образование мочевых камней.
Химические свойства
Урикозурические препараты являются органическими кислотами и в связи с этим действуют на транспорт анионов в почечных канальцах. Сульфинпиразон – это метаболит аналога фенилбутазона.
Фармакокинетика
Пробенецид полностью реабсорбируется в почечных канальцах и очень медленно метаболизируется. Сульфинпиразон или его активное гидроксилированное производное быстро выделяется почками. Но даже при этом продолжительность его действия после приема внутрь почти так же велика, как у пробенецида.
Фармакодинамика
Мочевая кислота свободно фильтруется клубочками почек. Подобно многим другим слабым кислотам она реабсорбируется и секретируется в среднем сегменте проксимального канальца. Урикозурические средства (пробенецид, сульфинпиразон и аспирин в больших дозах) так влияют на эти активные транспортные зоны, что итоговая реабсорбция мочевой кислоты в проксимальном канальце снижается. Аспирин в малых (аналгетических или жаропонижающих) дозах вызывает задержку мочевой кислоты, угнетая секреторный транспортер, поэтому это средство нельзя применять для обезболивания у больных подагрой. Секреция других слабых кислот, например пенициллина, тоже уменьшается урикозурическими средствами. Пробенецид как раз и был первоначально предложен для удлинения времени циркуляции пенициллина в крови.
Поскольку выделение мочевой кислоты с мочой увеличивается, снижаются запасы уратов, хотя концентрация в плазме может уменьшаться незначительно. У больных, хорошо реагирующих на лечение, подагрические отложения уратов резорбируются с последующим облегчением течения артрита и реминерализацией кости. С увеличением экскреции мочевой кислоты склонность к образованию камней в почках скорее возрастает, чем снижается, поэтому необходимо поддерживать объем мочи на высоком уровне и по крайней мере в начале лечения сохранять рН выше 6.0, применяя щелочное питье.
Показания к назначению
Урикозурическую терапию начинают после нескольких острых приступов подагрического артрита, когда появляются свидетельства подагрических отложений в суставах или уровень мочевой кислоты в плазме больного так высок, что повреждения тканей почти неизбежны. Терапию нельзя начинать ранее чем через 2-3 недели после острого приступа.
назначают отдельными дозами для приема с пищей, чтобы уменьшить нежелательное влияние на желудочно-кишечный тракт.
Нежелательные эффекты
Наличие нежелательных эффектов не позволяет отдать предпочтение одному или другому урикозурическому средству. Обе эти органические кислоты вызывают раздражение желудочно-кишечного тракта, но сульфинпиразон в большей степени. Пробенецид, вероятно, чаще приводит к развитию аллергических дерматитов, но сыпь может встречаться после применения обоих соединений. Прием пробенецида иногда осложняется нефротическим синдромом. Оба средства могут (хотя и редко) стать причиной апластической анемии.
Противопоказания и предостережения
Для минимизации вероятности образования камней необходимо поддерживать большой объем мочи.
Дозирование
Лечение пробенецидом обычно начинают с дозы 0.5 г внутрь ежедневно дробно, увеличивая ее до 1 г через неделю после начала терапии. Начальная доза сульфинпиразона 200 мг внутрь ежедневно, в дальнейшем она составляет 400-800 мг в день.
Выбирая оптимальную схему терапии при подагре, важно учитывать необходимость разной направленности лечебного воздействия. Иногда требуется сразу несколько лекарственных средств, чтобы быстро устранить болевые ощущения, предотвратить повторные приступы заболевания и избежать возможных осложнений.
Отказ от применения комплексной терапии от подагры влечет за собой угрозу неподвижности суставов и поражения почек. При своевременном лечении и соблюдении всех рекомендаций доктора удается добиться не только полного контроля над заболеванием, но и закрепить результат, после которого неприятные симптомы больше не вернутся.
Описание болезни
Залог правильного выбора схемы лечения подагры – точное выявление причин, которые спровоцировали ее развитие. Основой развития патологического процесса служит повышение в крови уровня мочевой кислоты и накопление ее солей (уратов) в организме (гиперурикемия). Чаще встречается среди мужчин среднего возраста. У женщин до периода менопаузы заболевание отмечается редко, поскольку эстрогены увеличивают выведение уратов почками.
Причиной гиперурикемии служит увеличение синтеза пуринов, которое имеет наследственный характер или является следствием других заболеваний. К ним относят:
- лимфому;
- лейкоз;
- гемолитическую анемию;
- псориаз.
К повышению уровня часто приводит чрезмерное употребление мясных продуктов, грибов, икры, бобовых и кофе. Значительное потребление алкоголя, никотиновой кислоты и диуретиков также может спровоцировать начало подагры.
В результате накопления в организме уратов начинается постепенное их откладывание в виде игольчатых кристаллов. «Излюбленными» местами являются ткани, в которых нет сосудов или их мало:
- мелкие суставы пальцев ног и рук;
- хрящи;
- сухожилия;
- связки и даже ушная раковина.
При длительном течении заболевания отложение солей начинается в крупных суставах и почках.
Основным проявлением болезни является , которой в зависимости от продолжительности симптомов может быть острым (не более 3 недель), затяжным (3-12 недель) и хроническим (более 12 недель). Острый приступ артрита в большинстве случаев возникает среди полного здоровья и абсолютно внезапно.
Важной особенностью служит тот факт, что за несколько часов или дней все проявления приступа исчезают самостоятельно, без всякого лечения.
Приступ подагрического артрита характеризуется поражением одного сустава, резкой нарастающей болью и часто начинается в ночное время или ранние утренние часы. Чаще всего в патологический процесс вовлекаются большие пальцы или плюснефаланговые сочленения на ступнях, реже – плечевые и локтевые суставы. Пораженная область быстро краснеет, становится напряженной и горячей на ощупь. Наблюдается затрудненность движений.
Затягивать с лечением не стоит, поскольку подагра является заболеванием хроническим и прогрессирует всегда. То, что приступы проходят самостоятельно, не говорит о том, что болезнь исчезла. Со временем они станут чаще, в процесс начнут вовлекаться новые суставы, появится тугоподвижность. Через несколько лет в области суставов, ушных раковин, в голенях и других местах появятся подагрические узелки – « ». Опасными осложнениями служат полная неподвижность пораженных суставов и поражение почек. Поэтому своевременное лечение имеет огромное значение.
Медикаментозная терапия
Использование медикаментозных лекарственных средств играет ведущую роль в вопросе лечения подагры. В качестве вспомогательной терапии можно использовать способы народной медицины, физиотерапию и санаторно-курортное лечение. Грамотный подбор медицинских препаратов должен осуществлять исключительно врач-ревматолог, который учитывает не только фазу заболевания, но и все противопока
lady-rose.ru
Урикозурические препараты при подагре. Консервативная терапия подагры — применяемые медикаменты Основная терапия подагры медикаментами
Выбирая оптимальную схему терапии при подагре, важно учитывать необходимость разной направленности лечебного воздействия. Иногда требуется сразу несколько лекарственных средств, чтобы быстро устранить болевые ощущения, предотвратить повторные приступы заболевания и избежать возможных осложнений.
Отказ от применения комплексной терапии от подагры влечет за собой угрозу неподвижности суставов и поражения почек. При своевременном лечении и соблюдении всех рекомендаций доктора удается добиться не только полного контроля над заболеванием, но и закрепить результат, после которого неприятные симптомы больше не вернутся.
Описание болезни
Залог правильного выбора схемы лечения подагры – точное выявление причин, которые спровоцировали ее развитие. Основой развития патологического процесса служит повышение в крови уровня мочевой кислоты и накопление ее солей (уратов) в организме (гиперурикемия). Чаще встречается среди мужчин среднего возраста. У женщин до периода менопаузы заболевание отмечается редко, поскольку эстрогены увеличивают выведение уратов почками.
Причиной гиперурикемии служит увеличение синтеза пуринов, которое имеет наследственный характер или является следствием других заболеваний. К ним относят:
- лимфому;
- лейкоз;
- гемолитическую анемию;
- псориаз.
К повышению уровня часто приводит чрезмерное употребление мясных продуктов, грибов, икры, бобовых и кофе. Значительное потребление алкоголя, никотиновой кислоты и диуретиков также может спровоцировать начало подагры.
В результате накопления в организме уратов начинается постепенное их откладывание в виде игольчатых кристаллов. «Излюбленными» местами являются ткани, в которых нет сосудов или их мало:
- мелкие суставы пальцев ног и рук;
- хрящи;
- сухожилия;
- связки и даже ушная раковина.
При длительном течении заболевания отложение солей начинается в крупных суставах и почках.
Основным проявлением болезни является , которой в зависимости от продолжительности симптомов может быть острым (не более 3 недель), затяжным (3-12 недель) и хроническим (более 12 недель). Острый приступ артрита в большинстве случаев возникает среди полного здоровья и абсолютно внезапно.
Важной особенностью служит тот факт, что за несколько часов или дней все проявления приступа исчезают самостоятельно, без всякого лечения.
Приступ подагрического артрита характеризуется поражением одного сустава, резкой нарастающей болью и часто начинается в ночное время или ранние утренние часы. Чаще всего в патологический процесс вовлекаются большие пальцы или плюснефаланговые сочленения на ступнях, реже – плечевые и локтевые суставы. Пораженная область быстро краснеет, становится напряженной и горячей на ощупь. Наблюдается затрудненность движений.
Затягивать с лечением не стоит, поскольку подагра является заболеванием хроническим и прогрессирует всегда. То, что приступы проходят самостоятельно, не говорит о том, что болезнь исчезла. Со временем они станут чаще, в процесс начнут вовлекаться новые суставы, появится тугоподвижность. Через несколько лет в области суставов, ушных раковин, в голенях и других местах появятся подагрические узелки – « ». Опасными осложнениями служат полная неподвижность пораженных суставов и поражение почек. Поэтому сво
www.gestationpage.ru





 Попадая внутрь, препарат быстро расщепляется в желудке. Если принять средство совместно с едой, то его биодоступность будет составлять не более 25 %. Максимальная активность в плазме достигается через 2 часа. Практически на 100 % реин соединяется с альбумином. В основном выводятся из организма через почки препарат «Артрокер». Аналог медикаментозного средства «Нимесулид» обладает схожим воздействием.
Попадая внутрь, препарат быстро расщепляется в желудке. Если принять средство совместно с едой, то его биодоступность будет составлять не более 25 %. Максимальная активность в плазме достигается через 2 часа. Практически на 100 % реин соединяется с альбумином. В основном выводятся из организма через почки препарат «Артрокер». Аналог медикаментозного средства «Нимесулид» обладает схожим воздействием. Имеют возрастные ограничения капсулы «Артрокер». Аналоги, такие как «Нимесулид» и «Амеолин», также не назначают несовершеннолетним пациентам.
Имеют возрастные ограничения капсулы «Артрокер». Аналоги, такие как «Нимесулид» и «Амеолин», также не назначают несовершеннолетним пациентам. Аналоги отзывы имеют неоднозначные. Как и в случае с препаратом «Артрокер», возможно развитие побочных явлений. При одновременном приеме с антибиотиками и химиотерапевтическими средствами могут возникнуть проблемы в работе кишечника. О любых неприятных симптомах стоит сообщить лечащему врачу.
Аналоги отзывы имеют неоднозначные. Как и в случае с препаратом «Артрокер», возможно развитие побочных явлений. При одновременном приеме с антибиотиками и химиотерапевтическими средствами могут возникнуть проблемы в работе кишечника. О любых неприятных симптомах стоит сообщить лечащему врачу. При передозировке капсулами может появиться слабость, диарея и головокружение. Необходимо симптоматическое лечение. Стремительное ухудшение состояния больного является поводом для отмены препарата «Артрокер» или его аналогов.
При передозировке капсулами может появиться слабость, диарея и головокружение. Необходимо симптоматическое лечение. Стремительное ухудшение состояния больного является поводом для отмены препарата «Артрокер» или его аналогов. Отпускается лекарство в виде белого порошка. Принимать средство необходимо не более двух раз в сутки, после еды. Содержимое одного пакетика растворяют в 100 мл воды. Пациентам с хронической патологией почек и печени не стоит принимать лекарство более одного раза в сутки. Побочные явления могут развиваться такие же, как и при использовании таблеток «Артрокер». Аналог может приводить к появлению таких симптомов, как головокружение, тошнота, рвота, боли в эпигастрии, артериальная гипертензия, тахикардия, нечеткость зрения.
Отпускается лекарство в виде белого порошка. Принимать средство необходимо не более двух раз в сутки, после еды. Содержимое одного пакетика растворяют в 100 мл воды. Пациентам с хронической патологией почек и печени не стоит принимать лекарство более одного раза в сутки. Побочные явления могут развиваться такие же, как и при использовании таблеток «Артрокер». Аналог может приводить к появлению таких симптомов, как головокружение, тошнота, рвота, боли в эпигастрии, артериальная гипертензия, тахикардия, нечеткость зрения. Препараты кальция при переломах костей принимаются во время лечения переломов, чтобы костная ткань срасталась быстро, и этап выздоровления проходил легче. Кальций – важный для человеческого организма минеральный элемент, он поступает с продуктами питания, в частности, с кисломолочной продукцией.
Препараты кальция при переломах костей принимаются во время лечения переломов, чтобы костная ткань срасталась быстро, и этап выздоровления проходил легче. Кальций – важный для человеческого организма минеральный элемент, он поступает с продуктами питания, в частности, с кисломолочной продукцией.













 При переломе в первое время для быстрого восстановительного процесса на поврежденных участках рекомендуют использовать препараты, в составе которых содержится глюкозамин. Данное вещество принимает участие в формировании синовиальной жидкости, обеспечивающей подвижность суставов и конечностей. В группу таких медикаментов входит «Глюкомин сульфат».
При переломе в первое время для быстрого восстановительного процесса на поврежденных участках рекомендуют использовать препараты, в составе которых содержится глюкозамин. Данное вещество принимает участие в формировании синовиальной жидкости, обеспечивающей подвижность суставов и конечностей. В группу таких медикаментов входит «Глюкомин сульфат».
















 Это лучшие препараты от повышенного артериального давления. Их можно принимать отдельно от других групп или в составе комплексной терапии в утреннее время. Кроме основного эффекта, такие таблетки защищают органы-мишени, не вызывая синдрома отмены.
Это лучшие препараты от повышенного артериального давления. Их можно принимать отдельно от других групп или в составе комплексной терапии в утреннее время. Кроме основного эффекта, такие таблетки защищают органы-мишени, не вызывая синдрома отмены. Какое средство из этой группы еще можно использовать для лечения артериальной гипертензии? Лизиноприл и его аналоги (Листрил, Диропресс, Лизорил и прочие) – еще одно действующее лекарство из группы ингибиторы АПФ. Такие препараты можно принимать при заболеваниях печени.
Какое средство из этой группы еще можно использовать для лечения артериальной гипертензии? Лизиноприл и его аналоги (Листрил, Диропресс, Лизорил и прочие) – еще одно действующее лекарство из группы ингибиторы АПФ. Такие препараты можно принимать при заболеваниях печени. Эта группа препаратов по оказываемому эффекту сходна с ингибиторами АПФ. Но такие средства имеют несколько другой механизм действия, поэтому синдром «ускользания» и сухой кашель отсутствуют. У БРА побочные реакции, длительность действия (24 часа) и противопоказания практически такие же, как и у ингибиторов АПФ.
Эта группа препаратов по оказываемому эффекту сходна с ингибиторами АПФ. Но такие средства имеют несколько другой механизм действия, поэтому синдром «ускользания» и сухой кашель отсутствуют. У БРА побочные реакции, длительность действия (24 часа) и противопоказания практически такие же, как и у ингибиторов АПФ. У этой лекарственной группы есть свои четкие показания, так бета-адреноблокаторы сокращают частоту сердечных сокращений. Поэтому при редком импульсе такие средства могут привести к сильной брадикардии и остановке сердца. Принимать В-адреноблокаторы следует при гипертиреозе, ИБС и гипертонии, сопровождающейся тахикардией.
У этой лекарственной группы есть свои четкие показания, так бета-адреноблокаторы сокращают частоту сердечных сокращений. Поэтому при редком импульсе такие средства могут привести к сильной брадикардии и остановке сердца. Принимать В-адреноблокаторы следует при гипертиреозе, ИБС и гипертонии, сопровождающейся тахикардией. Это быстродействующие таблетки, оказывающие эффект через 30-60 мин. после приема. Гипотензивный эффект длится до 4 часов, поэтому их не используют продолжительное время.
Это быстродействующие таблетки, оказывающие эффект через 30-60 мин. после приема. Гипотензивный эффект длится до 4 часов, поэтому их не используют продолжительное время. Диуретики зачастую используются в составе комбинированной терапии. Они понижают давление посредством того, что выводят лишний натрий и жидкость из организма.
Диуретики зачастую используются в составе комбинированной терапии. Они понижают давление посредством того, что выводят лишний натрий и жидкость из организма. Таблетки имеют различную дозировку – 0.4 и 0.2 мг. Их используют для длительной терапии и купирования гипертонического криза.
Таблетки имеют различную дозировку – 0.4 и 0.2 мг. Их используют для длительной терапии и купирования гипертонического криза.











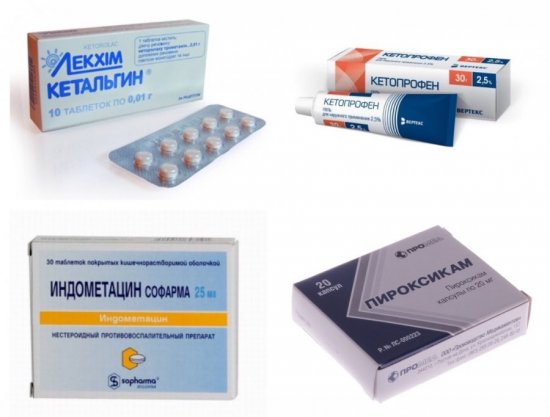



 При остеохондрозе пациент испытывает сильную боль. Этот главный симптом исчезает не сразу после начала лечения. Для эффективной борьбы с недугом применяются нестероидные противовоспалительные средства при остеохондрозе. Эти препараты предлагаются в разной форме выпуска, с различными действующими веществами. Они эффективны, относительно безопасны, не обладают выраженными необратимыми побочными эффектами.
При остеохондрозе пациент испытывает сильную боль. Этот главный симптом исчезает не сразу после начала лечения. Для эффективной борьбы с недугом применяются нестероидные противовоспалительные средства при остеохондрозе. Эти препараты предлагаются в разной форме выпуска, с различными действующими веществами. Они эффективны, относительно безопасны, не обладают выраженными необратимыми побочными эффектами. Большинство нестероидных средств обладают одновременно и противовоспалительным, и обезболивающим действием. Некоторые воздействуют непосредственно на рецепторы в зоне поражения. Другие отключают болевой центр мозга. Почему так важно своевременно избавиться от болевого синдрома? Люди, которые единожды столкнулись с проблемой остеохондроза, знают, как стремительно развивается недуг в острый период. Из-за сильнейшей боли человек не может нормально сидеть, ходить, спать. Хроническая усталость провоцирует ряд других проблем со здоровьем. При остром остеохондрозе первоочередная задача лечащего врача – снять боль при помощи болеутоляющих и противовоспалительных средств нестероидного происхождения.
Большинство нестероидных средств обладают одновременно и противовоспалительным, и обезболивающим действием. Некоторые воздействуют непосредственно на рецепторы в зоне поражения. Другие отключают болевой центр мозга. Почему так важно своевременно избавиться от болевого синдрома? Люди, которые единожды столкнулись с проблемой остеохондроза, знают, как стремительно развивается недуг в острый период. Из-за сильнейшей боли человек не может нормально сидеть, ходить, спать. Хроническая усталость провоцирует ряд других проблем со здоровьем. При остром остеохондрозе первоочередная задача лечащего врача – снять боль при помощи болеутоляющих и противовоспалительных средств нестероидного происхождения. Диклофенак – один из наиболее востребованных препаратов, который применяется современными врачами. Он борется именно с суставной болью и воспалительными процессами в хрящевой, мягкой тканях. Высокая эффективность, длительный эффект – преимущества этого средства при лечении остеохондроза. При длительном неконтролируемом приеме диклофенак негативно влияет на работу желудочно-кишечного тракта, печени. На его основе выпускают такие известные препараты, как Диклоберл, Ортофен, Наклофен, Вольтарен.
Диклофенак – один из наиболее востребованных препаратов, который применяется современными врачами. Он борется именно с суставной болью и воспалительными процессами в хрящевой, мягкой тканях. Высокая эффективность, длительный эффект – преимущества этого средства при лечении остеохондроза. При длительном неконтролируемом приеме диклофенак негативно влияет на работу желудочно-кишечного тракта, печени. На его основе выпускают такие известные препараты, как Диклоберл, Ортофен, Наклофен, Вольтарен. Знакомый старшему поколению с детства аспирин сегодня редко применяется при борьбе с остеохондрозом, но врачи «старой закалки» по-прежнему его назначают. Это противовоспалительное и обезболивающее средствоснимает неприятные ощущения на короткий период, обладает жаропонижающим действием.
Знакомый старшему поколению с детства аспирин сегодня редко применяется при борьбе с остеохондрозом, но врачи «старой закалки» по-прежнему его назначают. Это противовоспалительное и обезболивающее средствоснимает неприятные ощущения на короткий период, обладает жаропонижающим действием. Одно из самых популярных ныне противовоспалительных, болеутоляющих и жаропонижающих средств – ибупрофен. Препараты на его основе назначают даже детям в возрасте от 1 месяца для борьбы с высокой температурой тела. При лечении остеохондроза этот препарат тоже востребован, но в острый период, когда пациента мучает сильная боль, он не особо эффективен. В этот период целесообразнее принимать более сильные средства, а во время восстановления подойдет ибупрофен. Торговые названия лекарств с этим действующим веществом – Нурофен, Ибупрон, Ибуфен, Адвил. Эти лекарственные средства популярны, их чаще всего можно встретить в аптеках. Обращайте внимание на дозировку действующего вещества в одной таблетке. Чем она больше, тем продолжительнее будет эффект от приема. Ибупрофен является одним из наиболее безопасных НПВС, поэтому назначается он часто.
Одно из самых популярных ныне противовоспалительных, болеутоляющих и жаропонижающих средств – ибупрофен. Препараты на его основе назначают даже детям в возрасте от 1 месяца для борьбы с высокой температурой тела. При лечении остеохондроза этот препарат тоже востребован, но в острый период, когда пациента мучает сильная боль, он не особо эффективен. В этот период целесообразнее принимать более сильные средства, а во время восстановления подойдет ибупрофен. Торговые названия лекарств с этим действующим веществом – Нурофен, Ибупрон, Ибуфен, Адвил. Эти лекарственные средства популярны, их чаще всего можно встретить в аптеках. Обращайте внимание на дозировку действующего вещества в одной таблетке. Чем она больше, тем продолжительнее будет эффект от приема. Ибупрофен является одним из наиболее безопасных НПВС, поэтому назначается он часто. «Хондролон»
«Хондролон» Возможно разводить препарат новокаином
Возможно разводить препарат новокаином Лечение по назначению врача
Лечение по назначению врача Хондропроекторы
Хондропроекторы Существуют устоявшиеся мнения:
Существуют устоявшиеся мнения: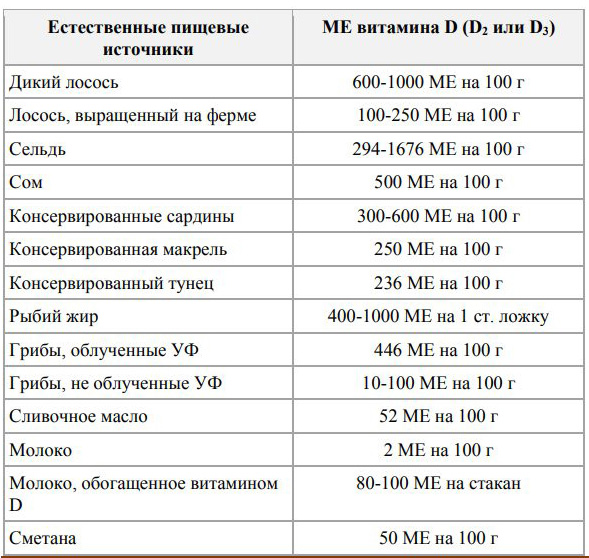
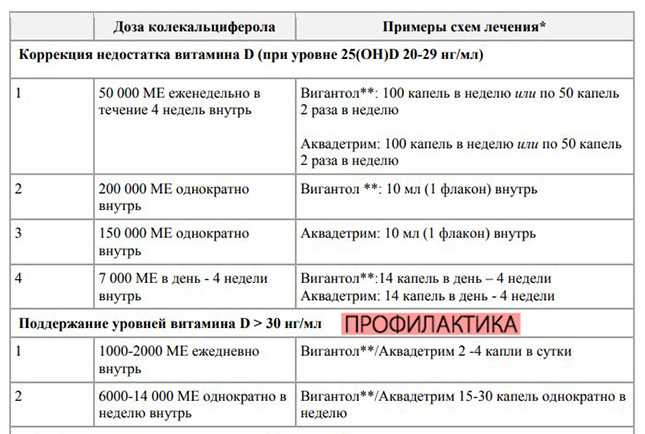
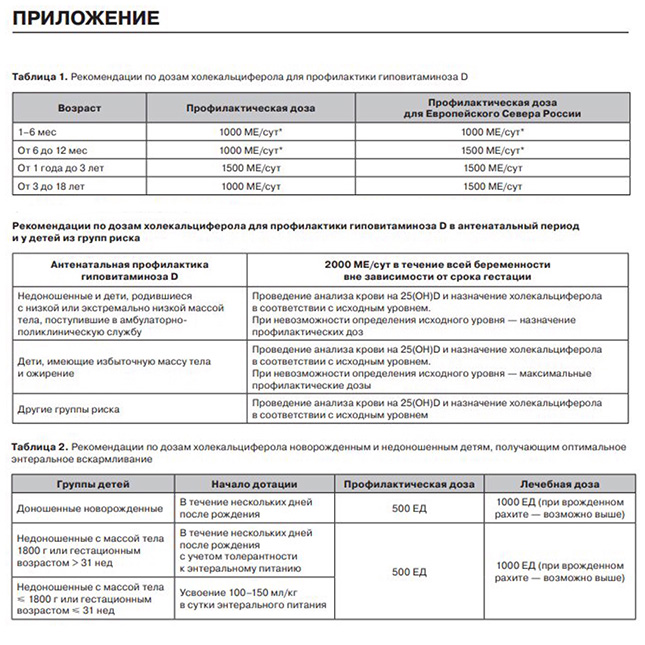
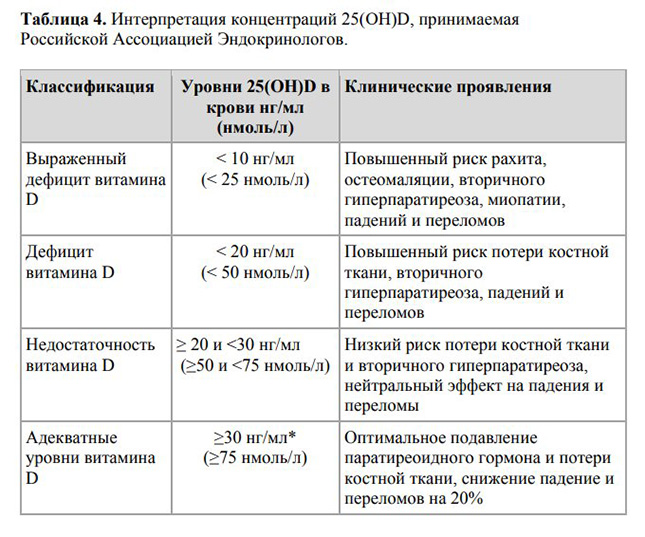
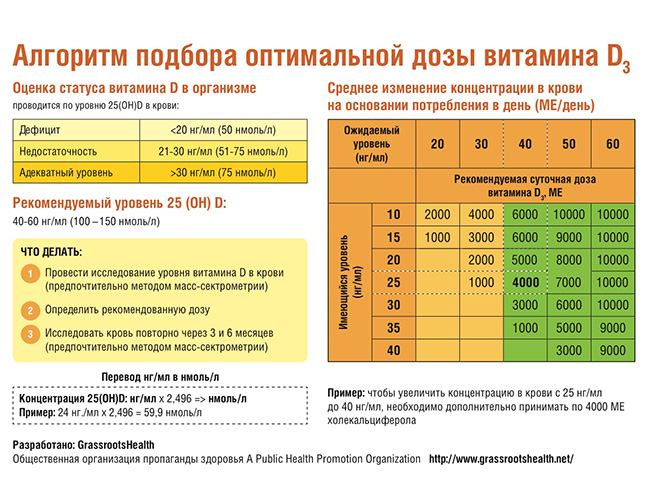
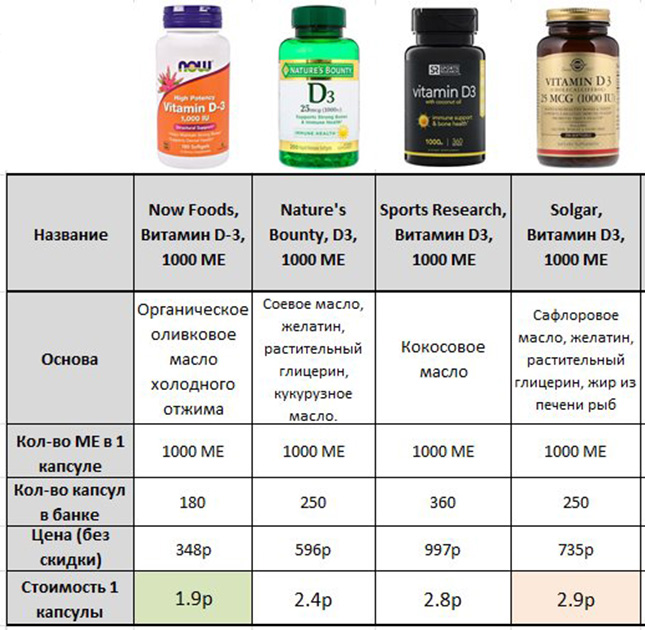
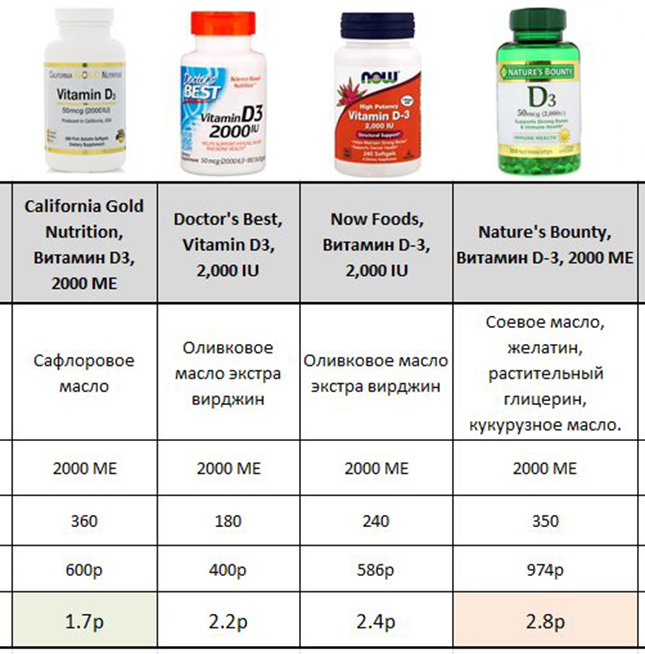
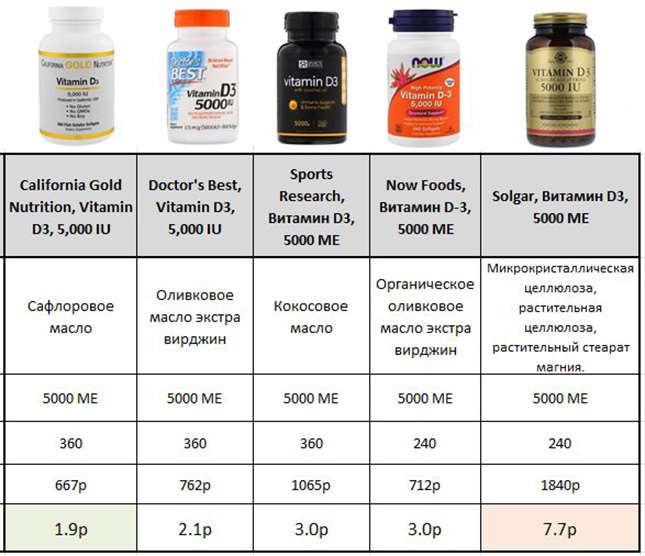
 Для поддержания уровня витамина Д >30 нг/мл – 1000-2000 МЕ в день, либо 6000-14000 МЕ однократно в неделю.
Для поддержания уровня витамина Д >30 нг/мл – 1000-2000 МЕ в день, либо 6000-14000 МЕ однократно в неделю.











 Читайте также:
Читайте также:








