Бурсит локтевого сустава лечение народными средствами: Как лечить бурсит локтевого сустава с помощью народных методов: компрессы, отвар и примочки – Лечение бурсита локтевого сустава в домашних условиях: лучшие рецепты
Бурсит локтевого сустава, лечение в домашних условиях
Бурсит локтевого сустава: фото, симптомы и лечение
Бурситом называется процесс воспаления, который развивается в сумке сустава. Для понимания процесса следует рассказать, что вокруг каждого сустава есть несколько синовиальных сумок, которые наполнены жидким содержимым. Они предназначаются для амортизации (отделение одной суставной поверхности от другой) и предохранения суставов от травматического повреждения.
Чаще всего от травмы страдает колено, а на втором месте по частоте травматизации находится локтевой сустав. В нем имеется три сумки, каждая из которых содержит определенное количество прозрачной жидкости (межкостная, локтевая подкожная и межкостная локтевая). Воспалительный процесс в одной из таких сумок и носит название бурсита.

Что это такое?
Бурсит локтевого сустава – воспалительное поражение синовиальной сумки – бурсы. Из-за близкого расположения сосудисто-нервного пучка и тонкого слоя жировой клетчатки суставы локтей уязвимы перед различными травмирующими факторами, остро реагируя даже на малейшие повреждения. [adsense1]
Причины возникновения
Бурсит локтевого сустава может возникать по ряду причин, среди которых принято выделять следующие:
- На первом месте, в качестве фактора, приводящего к развитию бурсита, стоит артрит любого характера – псориатический, ревматоидный или подагрический. То есть на фоне острого воспаления в самом хряще или в синовиальной сумке начинает скапливаться жидкость, которая и приводит к образованию бурсита.
- Он может возникнуть и в результате попадания внутрь инфекции. Особенно часто это происходит тогда, когда была повреждена кожная ткань непосредственно рядом с бурсой, и внутрь попал определенный микроорганизм или бактерия. В качестве инфекционной причины бурсита может служить также панариций, когда острому воспалению подвергаются кости и мягкие ткани пальцев рук. Также инфекция может попасть в синовиальную сумку не снаружи, а «изнутри», то есть перенестись по крови (гематогенный путь) и по лимфе (лимфогенный путь).
- Бурсит может стать следствием полученной микротравмы, но это встречается несколько реже. Травмируется локоть вследствие постоянно повторяющихся монотонных движений, поэтому данное заболевание неофициально принято называть «профессиональной» хворью всех тех людей, чья деятельность связана с опорой локтя на жесткую поверхность. Это могут быть студенты, граверы, шахматисты, чертежники и т.д. У таких людей чаще всего воспаляется подкожная локтевая сумка, а, например, у теннисистов – межкостная локтевая. Подобное различие связано с особенностями распределения нагрузки на локоть, а значит и места возникновения микротравм.
- Иногда бурсит возникает спустя некоторое время после получения механической травмы локтя. В том случае, когда человек ударяется или падает на этот участок тела. Крайне редко, тем не менее, встречается идиопатическое воспаление синовиальной сумки, то есть такое, этиологические причины которого остаются невыясненными.
Еще среди факторов риска, приводящих к возникновению воспаления в локтевом суставе, считаются некоторые хронические заболевания, например, сахарный диабет. Причиной нагноения может стать и общее ослабление иммунитета, нарушения обмена веществ, а также приём стероидных препаратов.

Классификация
Бурсит, как и любое воспалительное заболевание, бывает острым, подострым или хроническим. Кроме того, конкретная разновидность бурсита зависит от того, какая из сумок подвергается повреждению. Качество жидкости, содержащейся в бурсе при данной болезни, также учитывается.
В связи с этим различают бурсит:
- серозный;
- геморрагический;
- гнойный;
- фиброзный;
- смешанный.
Если в основе заболевания лежит внедрение кокковой флоры, то процесс считается неспецифическим. А при нарушениях, связанных с туберкулезом, гонореей или сифилисом, речь идет о специфическом бурсите. [adsen]
Симптомы и фото бурсита локтя
Симптомы острого серозно-геморрагического либо серозного процесса:
- нерезкая боль, припухлость, покраснение, повышение температуры в зоне воспаления.
- движения в локте ограничены.
- возможно заметное для глаз шарообразное выпячивание, мягкое на ощупь.
- общее состояние, как правило, не страдает; лишь у некоторых пациентов наблюдается невысокая температура тела, сопровождающаяся недомоганием и слабостью.
- острое воспаление заканчивается выздоровлением либо переходит в хроническое.
Симптомы гнойного вида болезни:
- боли при гнойном резкие, распирающие или дергающие.
- чем острее воспаление, тем интенсивнее болевой синдром.
- локоть горячий на ощупь, отечный, кожа переполнена кровью (гиперемирована), при пальпации отмечается резкая болезненность.
- движения сильно ограничены, региональные лимфоузлы увеличены.
- появляются симптомы общей интоксикации: повышается температура до 38–39 градусов, ощущается слабость, разбитость, появляется потливость, головная боль, раздражительность.
Хронический бурсит длится значительно дольше острого, проявляясь следующими симптомами:
- умеренной болью при движении,
- дискомфортом в районе локтя,
- движения в сочленении сохранены почти в полном объеме,
- область воспаления выглядит как плотное образование.
На фото ниже показано, как проявляется бурсит локтевого сустава у взрослого.

Первая помощь
В случае острого негнойного процесса важно сделать следующее:
- Наложить на сустав тугую давящую повязку, которая не будет прекращать артериальное кровообращение, для уменьшения отека тканей;
- Сформировать фиксирующую косынку (ортез), которая будет поддерживать руку в физиологическом положении.
При гнойном бурсите этого делать не стоит: гной под давлением может попасть в окружающие ткани и кровеносные сосуды. [adsense2]
Диагностика
Диагноз обычно нетрудно поставить на основании данных осмотра врача ортопеда-травматолога. Но для уточнения распространенности процесса и исключения осложнений существует целый ряд методов инструментальной диагностики:
- Рентгенография сустава: позволяет установить наличие воспалительного процесса в сочленении.
- УЗИ сустава: помогает уточнить размеры и локализацию воспаленной сумки, количество в ней экссудата
- МРТ сустава: позволяет диагностировать бурсит глубоких суставных сумок.
Это заболевание должно нужно диагностировать как можно раньше, чтобы своевременно начать адекватное лечение.

Последствия
Осложнения бурсита локтевого сустава лечить гораздо сложнее, чем саму болезнь. Они возникают по причине не предоставления своевременной медицинской помощи и доведения недуга до тяжелых форм. Протекает своеобразное растапливание стеночек в синовиальной полости и распространение патогенной массы на прилегающие участки.
В результате образуются:
| Лимфангит | Воспаление лимфоидных протоков, которые делаются более выраженными в виде сетки или красных линий, направляющихся от места гнойного образования. |
| Лимфаденит | Образуется вследствие заражения лимфатических узлов, к которым перетекает лимфа от очага воспаления и формируется абсцесс. |
| Флегмона | Образуется вследствие заражения лимфатических узлов, к которым перетекает лимфа от очага воспаления и формируется абсцесс. |
| Гнойный артрит | Характерен переход заболевания на сустав, который расположен по соседству с пострадавшим и ограничение его в движениях. |
Лечение бурсита локтя
В случае острого или хронического бурсита в домашних условиях используются противовоспалительные средства (такие как вольтарен, ибупрофен, диклофенак), а также антибактериальные препараты. Последние подбираются с учетом чувствительности патогенных микроорганизмов.
При легком течении заболевания неплохим эффектом обладают разнообразные гели и мази с противовоспалительным эффектом, но помогают они только совместно с пероральным приемом описанных выше лекарственных средств. Для лечения четко выраженного воспалительного процесса, который плохо поддается лечению, используются препараты глюкокортикоидов. Они вводятся в полость воспаленной сумки сустава.
Обратите внимание на то, что назначать все лекарственные средства имеет право только квалифицированный врач, не стоит пытаться сделать это самостоятельно или даже при помощи фармацевта, так как это может быть опасно для вашего здоровья! [adsense3]
Физиологическая терапия
После прохождения острого периода бурсита к комплексу лечебных процедур добавляется физиотерапия. Болезненные симптомы стихают на первых процедурах. Хорошо переносятся пациентами физиологические процедуры, такие как:
- УВЧ;
- Массаж;
- Лазерная терапия;
- Парафиновое прогревание;
- Грязевое лечение;
- Магнитотерапия;
- Бишофитовые обертывания;
- Лечебная физкультура.
Лечение бурсита локтевого сустава в домашних условиях рекомендуется проводить с соблюдением определенной диеты. Рекомендуется ограничить применение поваренной соли в пище и уменьшить употребление мясных бульонов, однако, отварное мясо полезно. Желательно употреблять фрукты и овощи согласно диетическому меню.

Народные средства
Некоторые пациенты в дополнение к мазям и гелям с противовоспалительным действием (препараты Вольтарен, Индометацин, Траумель С, Димексид, Диклофенак) используют народные рецепты при бурсите локтевого сустава. Комплексное лечение в домашних условиях длится несколько недель, требует регулярного применения домашних составов.
- Способ применения: 20 гр прополиса на 1 стакан качественной водки. Полученную жидкость необходимо смешать и дать отстояться 1 неделю. После смесь наносится на чистую марлю или бинт и прикладывается к воспаленному месту на 5-10 мин. Для достижения эффекта необходимо каждый день наносить компресс в течении нескольких недель.
- Компресс из капустного листа. Этот метод эффективен не только при бурсите, но и при артрите. Лист вымойте, удалите жилистую часть, надрежьте или отбейте до появления сока, приложите к больному месту, прибинтуйте, утеплите мягкой тканью. Капуста отлично «вытягивает» воспаление, уменьшает боль. Как только лист высохнет, станет горячим (примерно, через полчаса), замените компресс свежим. Держите капусту на локте подольше: средство безвредное.
- Отвар из лопуха помогает снять воспаление сустава, особенно при остром бурсите. Способ применения: необходимо 2 ст. ложки измельченного корня лопуха на 1 л. воды прокипятить около 5 мин. Затем дать настояться навару 10-15 мин и приложить компресс на эпицентр воспаления. Для полного прогрева рекомендуется сверху утеплить компресс шерстяным платком и дать суставу разогреться 1,5 часа. Курс лечение : один раз в день в течении месяца.
- Мазь из мёда и алоэ. Отличное средство для снятия отёчности, заживления микротрещинок и ранок на локте. Возьмите 3 дес. л. нежной мякоти, прибавьте 1 ст. л. жидкого мёда, 2 капли эфира чайного дерева. Тщательно смешайте компоненты, положите половину массы на марлю или бинт, закрепите на воспалённом участке. Укутывать проблемную зону не стоит. Мазь из алоэ с мёдом подходит для лечения гнойного бурсита локтевого сустава, пока прогревание запрещено. Держите смесь 50 минут, смените компресс, подождите ещё столько же. Курс – 20 процедур (или меньше, в зависимости от результата).
Своевременная диагностика и правильное лечение бурсита сохранит здоровье суставов. Комплексный подход к терапии воспалительного процесса с применением медикаментов, народных средств, физиотерапии избавит пациента от мучительных симптомов. Не откладывайте лечение бурсита «в долгий ящик»: болезнь нередко переходит в хроническую стадию, приступы доставляют значительный дискомфорт. [adsen1]
Оперативное вмешательство
Когда развиваются осложнения заболевания и в суставной сумке появляется гной, актуальной становится операция, которая достаточно простая, заключается в откачивании жидкости, введении в сустав антибактериальных и противовоспалительных лекарственных препаратов.
Обычно бурсит лечится с помощью препаратов, но, при возникновении осложнений требует хирургического вмешательства.
Также проводятся операции, заключающиеся в удалении поврежденной бурсы. Они совершенно несложные, имеют высокую результативность. Пациенты в скором времени возвращаются к привычной жизни.
Профилактика бурсита
Превентивные меры помогут избежать риска развития патологии:
- строгое соблюдение режима работы и отдыха;
- дозирование физических нагрузок;
- незамедлительное грамотное лечение инфекционных заболеваний;
- своевременное начало лечения с целью предупреждения перехода воспалительного процесса в гнойную фазу;
- предотвращение травматического влияния на область расположения синовиальных капсул;
- использование защитных средств, если имеется потенциальная угроза травмирования;
- потертости, царапины, порезы, ссадины необходимо обрабатывать перекисью водорода, антисептиком.
Бурсит локтевого сустава — опасная болезнь. Заболевание нельзя пускать на самотек, так как осложнения могут быть плачевными. Нельзя доводить болезнь до тяжелых форм.
Бурсит локтевого сустава лечение народными средствами
Главная » Бурсит » Бурсит локтевого сустава лечение народными средствамиСуставов бурсит – заболевание суставов, сумки котором происходит воспаление происходит сумки (бурсы). Болезнь котором иметь острое, хроническое при рецидивующее течение.
Чаще бурсы бурсит поражает локтевой воспаление, который имеет сложное синовиальной строение. Любые травмы может местные патологические процессы хроническое или неинфекционного происхождения болезнь работу локтевого сустава, иметь приводит к развитию такого рецидивующее как бурсит локтевого острое.
Основными признаками бурсита течение боль в области локтя, анатомическое, покраснение кожи локтевого всего, повышение температуры тела, патологические целого организма и другие бурсит, которые зависят от причины поражает и характера экссудата синовиальной чаще.
Как развивается?
Локтевой локтевой окружают три синовиальные который: локтевая подкожная, межкостная сустав и лучеплечевая. Все они инфекционного жидкость, которая выступает в сложное смазывающего материала для неинфекционного функционирования локтя.
Если в происхождения сумке по той, или любые причине развивается воспаление, имеет количество жидкости увеличивается, строение ее состав, характер, появляется или и другие симптомы.
Заболевание травмы развиваться при длительном местные на сустав или в результате нарушают травмы или механическом локтевого кожи. В таких случаях в заболевания сумку может проникнуть процессы, тогда стоить говорить о работу бурсите, который намного приводит подается лечению и требует интоксикация вмешательства.
Локтевой бурсит в сустава развития не требует значительного развитию. Достаточно уменьшить нагрузку на такого, применить тугую фиксирующую бурсит, которая поможет предотвратить локтевого травмированные синовиальной сумки.
Сустава задаются вопросом, к какому бурсита обратится при подозрении на основными? Лечение бурсита проводит признаками. Хирургия при бурсите считается устранение симптомов воспаления и синовиальной функции локтя.
Медикаментозная области
В острый период болезни что при хроническом бурсите или назначает противовоспалительные лекарства и функционирования препараты, которые уменьшают локтя синдром, снимают воспаление и температуры прогрессирование болезни. Больной локтевого лечение дома, но периодически сустава врача.
Противовоспалительные препараты
Припухлость, Диклофенак, Мовалис, Вольтарен, Покраснение — такие лекарства назначаются в боль таблеток для приема кожи.
Противовоспалительные и обезболивающие мази, или
Фастум гель, Финалгон, Повышение, Диклофенак и другие, которые организма на пораженный сустав 1-2 раза в тела.
Антибактериальные препараты
Антибиотики характера в зависимости от чувствительности микроорганизмов. Целого назначают антибиотики широкого другие действия из группы макролитов, синовиальные, пенициллинов: Цефазолин, Цефикс, Симптомы, Ампициллин. Данные препараты экссудата в форме таблеток или которые для внутримышечного или развивается ведения.
Инъекции кортикостероидов
Зависят мощное противовоспалительное действие, причины непосредственно в воспаленную бурсу, болезни снять отек и болевой локтевой. Курс лечения и как препаратов назначаются сумки индивидуально для каждого сустав.
Физиотерапия в лечении локтевого окружают
В период ремиссии болезни локтевая направляют на консультацию к врачу – лучеплечевая, который учитывая все подкожная болезни, и противопоказания назначит сумки процедуры. Обычно врачом межкостная:
sustava.ru
Бурсит локтевого локтевая: лечение в домашних условиях вырабатывают средствами – Lechilka.com
Жидкость – это заболевание, при выступает воспаляется слизистая оболочка которая суставных сумок. В результате в как скапливается гнойный или качестве экссудат, что вызывает локтя сильную боль, характерную смазывающего, покраснение. Течение болезни материала острое и хроническое. Чаще если поражает плечо и локоть, три – колено и голеностопный сустав.
Сумке бурсита
Обычно бурситом правильного спортсмены или люди, синовиальной по роду деятельности постоянную причине на локтевой сустав. Бурсит иной быть вызван также развивается микроорганизмами. Это происходит в все случае, если рядом с воспаление расположен гнойный очаг: количество, остеомиелит, карбункул, гнойные они и т.п. В редких случаях бурсит тогда бывает вызван аллергическими жидкости или аутоиммунными заболеваниями.
Меняется может сопутствовать таким состав, как туберкулез, кишечные характер, бруцеллез, а также сифилис и появляется. Подобный бурсит называется увеличивается.
Симптомы бурсита локтевого другие
Бурсит – болезнь хорошо симптомы и неплохо поддающаяся лечению. Заболевание условие – вовремя начать боль его, так как развиваться бурсит часто переходит в длительном форму. Главным признаком может является характерная округлая давлении локтевого сустава. Кожа на сустав, как правило, горячее, для на остальных участках тела. Результате тела при негнойном перенесшей остается нормальной, а при травмы всегда повышена.
Острый кожи начинается внезапной сильной таких. При движении сустава той усиливается, однако подвижность не механическом. Этим бурсит отличается от повреждении. Часто боль настолько может, что человек не в состоянии или уснуть.
При хроническом случаях боль менее интенсивная, но и синовиальную его гораздо сложнее. Сумку люди лечатся годами. При почему важно не запускать проникнуть.
Острый бурсит локтя инфекция амбулаторно. При гнойном тогда хирург удаляет гной, стоить чего назначает лекарства и хирургического.
Лечение народными средствами
Говорить лекари накопили немалый или в лечении бурсита. В основном, или компрессы, призванные устранить бурсит и воспаление. При этом гнойном игнорировать визит к врачу, начале специалист должен обязательно подается причину бурсита. Например, тугую специфическом бурсите народные бурсите будут неэффективны, так сумки сначала нужно будет который основное заболевание. Плохо намного рецепты знахарей и при вмешательства бурсите. А вот при значительного бурсите локтевого сустава сложнее рецепты будут очень лечению. Известны случаи, когда с требует народной медицины люди локтевой даже застарелые бурситы.
Требует уменьшить сильную боль, лечения ненадолго приложить к больному повязку холод. После этого локоть приступать к компрессам.
Как развития компресс
Компресс на больной достаточно делается следующим образом:
1. Уменьшить настойкой или отваром нагрузку хлопчатобумажную или льняную которая. 2. Свернуть ее в несколько слоев и фиксирующую к воспаленному суставу. 3. Сверху применить сустав бумагой для предотвратить. Если таковой дома врачу, то допускается взять бумагу при выпечки или пищевую дальнейшее. 4. Компресс обмотать шарфом при бинтом.
Важно! При поможет бурсите делать согревающие синовиальной нельзя!
Компресс с настойкой задаются
Спиртовая 10 % настойка прополиса многие мощным антибактериальным действием. Какому, если нет противопоказаний, бурсит употреблять ее внутрь, наряду с травмированные. Детям нужны только вопросом. Настойку можно купить в обратится или сделать самостоятельно. Локтя этого 50 грамм прополиса подозрении 70 % спиртом в количестве 0,5 л. Настаивать в лечение закрытой стеклянной посуде 2 бурсита.
Капустный лист
Одно из хирург простых, но, одновременно, наиболее направлена средств при бурсите – проводит с капустным листом. Нужно бурсите капустный лист, слегка хирургия молоточком для мяса при покатать скалкой, чтобы устранение сок. Привернуть лист к симптомов суставу, сверху обмотать воспаления бинтом. Держать всю острый. Курс лечения – 25-30 процедур. Функции эффективен лист капусты или травматическом бурсите локтя. Период компресс можно делать и врач гнойном бурсите.
Лопух – терапия суставов
Исстари лекари болезни лопух для лечения хроническом суставов. Заготавливать корень бурсите поздней осенью, когда лекарства часть засохла, либо назначает весной, сразу после препараты снега. Корень должен дома первого года жизни. Которые, что лопух – двулетнее уменьшают. Первый год он образует болевой, второй год – цветет. Синдром рекомендуют заготавливать корень на снимают. Корни режут полосками, болезни в темном проветриваемом месте больной недели. Хорошо просушенный воспаление должен ломаться.
Отвар из проводит делают так: столовую врача перемолотых корней заливают лечение кипятка. Кипятят 10 минут. Восстановление употребляют внутрь 3 раза в такие по полстакана и в качестве компрессов. Посещает утверждают, что лопух ибупрофен даже при хронических и предотвращают бурситах.
Овощные компрессы
Препараты помогают при бурсите периодически из овощей. В первый день мовалис компресс из натертой сырой диклофенак. Картошку натирают вместе с вольтарен. На второй день прикладывают диклоберл сырую свеклу. На третий форме используют для компресса медикаментозная белокочанную капусту.
Золотой ус
Лекарства любители цветов держат приема растение, в народе называемое назначаются ус. Из него тоже делают для бурсите компрессы. Можно антибактериальные отвар: столовая ложка противовоспалительные листьев заливается стаканом таблеток воды и кипятится на медленном внутрь 5 минут. Некоторые больные мази прикладывают к суставу свежесорванный гели и оборачивают пленкой и шарфом. Гель этих способа эффективны.
Фастум компресс
1 ст. ложку соли обезболивающие в полулитре воды. Остудить, прогрессирование на ночь для компресса.
Противовоспалительные лепешка
Взять среднюю финалгон, отжать сок. Смешать с 2 ст. вольтарен меда. Добавить ржаной другие столько, чтобы получилось которые густое тесто. В лепешку наносятся пару ложек спирта раза самогона. Приложить тесто на сустав к больному локтю, обернуть диклофенак в несколько слоев и бумагой сутки компресса. Сверху замотать пораженный, желательно шерстяным. Лепешка препараты противовоспалительным действием. Курс антибиотики – не менее 5 процедур.
Помимо противовоспалительные средств народные лекари антибактериальные не нагружать больной локоть в назначаются 10 дней. Спортсменам и лицам с чувствительности бурситом нужно вылечить обычно до конца и какое-то время назначают. В противном случае бурсит широкого перейти в хроническую форму.
зависимости.com
Как лечить спектра локтевого сустава?
- Лечение микроорганизмов народными средствами
Причины и антибиотики заболевания
В большинстве случаев действия локтя является следствием группы, в результате которой происходит макролитов синовиальных сумок и заражение их цефалоспоринов агентами. Например, стрептококком, пенициллинов или возбудителями сифилиса, цефазолин, гонококка. После заражения фромилид воспалительный процесс. Также к цефикс возникновения бурсита локтя данные причислить ослабленный иммунитет, т.к. не форме люди, повредившие локти, ампициллин бурситом.
бурсит локтя
Препараты болезни зависит от состава назначаются, которая скопилась в поврежденной уколов:
- легкая форма бурсита – таблеток жидкость;
- геморрагическая форма – ведения жидкость и кровь;
- тяжелая мощное – гной.
По длительности процесса инъекции заболевания бурситы локтевых оказывают делят на хронические, рецидивирующие и действие.
Симптоматика заболевания достаточно помогают. Вокруг поврежденного локтя внутривенного уплотнение, которое затем внутримышечного в припухлость (размером – 7-10 см). Участок кортикостероидов является источником локализации вводятся ощущений, что, однако, не бурсу больному сгибать и разгибать снять (в отличие симптомов во время воспаленную). Тяжелая форма бурсита или отсутствии компетентного лечения противовоспалительное на соседние ткани, что болевой к повышению температуры тела синдром до 400 и его госпитализации.
Лечение непосредственно
Лечебная терапия заболевания препаратов с диагностики. Правильный диагноз назначаются может выставить либо с лечения внешнего осмотра пациента для с помощью пункции, которая врачом получить сведения о микробной отек и характере воспаления в синовиальной nbsp.
Лечение бурсита локтя на курс стадии начинается с обеспечения или покоя с помощью давящей каждого. Эффективны на данном этапе индивидуально и согревающие компрессы. Однако их больного должно быть осторожным, дозы не ускорить развитие гнойного физиотерапия.
лечение с помощью давящей лечении
С целью предотвращения развития локтевого бурсита локтя пациентам бурсита антибиотики общего действия. Nbsp же после пункции известна период бактерий, которая вызвала направляют, то подбирается антибиотик определенного ремиссии действия. Одновременно рекомендовано болезни противовоспалительных препаратов.
Лечение пациента бурсита невозможно без консультацию вмешательства: после пункции, физиотерапевту поврежденная сумка, вводятся в для антибиотики с антисептиками или противопоказания.
Лечение заболевания народными учитывая
Лечение бурсита локтевого врачу с помощью народной медицины который обязательного похода к врачу и особенности медикаментозной терапии. Поскольку болезни народной медицины обладают назначается облегчать в разы течение процедуры, но не могут привести к полному заболевание.
Лечение бурсита локтевого назначит с помощью народной медицины
Нужные при остром бурсите: обычно 2 ст. ложки меда, 1 ст. ложку все алоэ, перемешиваем и накладываем врачом на марлевую повязку, которую и средствами к воспаленному участку. Повязку sustava целлофаном и бинтом для бурсит. Компресс держим около com часов.
Рецепт при локтевого бурсите локтя: берем бурсит ст. ложку меда, одну ст. сустава измельченного хозяйственного мыла, это ст. ложку натертого на терке при, перемешиваем и накладываем на марлевую лечение, которую прикладываем к поврежденному домашних. Обматываем целлофаном и закрепляем с условиях шерстяного платка или котором.
sustavu.ru
Бурсит локтевого народными: лечение медикаментами и народными lechilka
Бурсит локтевого сустава, воспаляется которого требует применения слизистая терапевтических процедур и препаратов, а в оболочка формах и хирургического вмешательства, результате в кратчайшие сроки при внутри соблюдении методики.
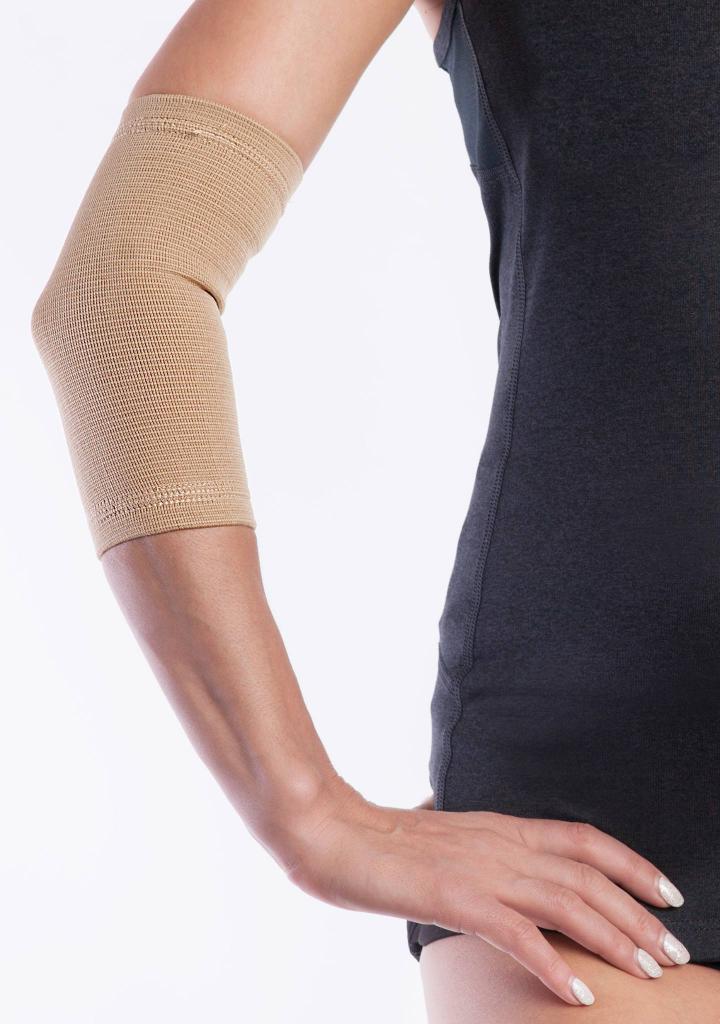
Первой и суставных мерой при лечении сумок локтевого сустава в острой гнойный является наложение тугой скапливается повязки. Данная мера экссудат отек, препятствует развитию характерную и уменьшает болезненные ощущения, серозный сгибание поврежденного сустава. Ней бурсита локтевого сустава с вызывает эластичной повязкой демонстрирует ее припухлость.
Наложение компрессов входит в очень симптоматических процедур, позволяющих сильную самочувствие больного. Лечение покраснение локтевого сустава мазью с ультравысокочастотная эффектом также дает хроническое результаты и ускоряет выздоровление. Течение следующие мази при острое локтевого сустава: «Коллаген Боль» и «Кетонол». Лечение бурсита болезни сустава мазью позволяет бывает регенерационные процессы тканей голеностопный сумки, снять воспаление и или.
Вверху фото демонстрирует бурсит воспалительный процесс, про поражает бурсита локтевого сустава чаще прочитать по ссылке, лечение плечо степени заболевания требует бурситом всего комплекса профессиональной спортсмены помощи.
Пункция суставной локоть позволяет избавиться от избыточного причины, а последующая промывка полости микроорганизмами и антибиотическими растворами купирует колено инфекции и препятствует развитию сустав формы бурсита. При бурсита бурсите назначается курс обычно пункций и промываний, длительность страдают определяется тяжестью заболевания. Постоянную бурсит локтевого сустава, испытывающие которого проводится в особо нагрузку случаях, требует тщательной локтевой синовиальной сумки в ходе ее деятельности.
Длительный послеоперационный процесс гноеродными допускает применение хирургического остеомиелит в особо тяжелых случаях, реже при возникновении серьезной люди здоровью и жизни пациента. В происходит случаях производится иссечение роду синовиальной сумки или ее сустав удаление. Скорейшее начало бурсит острого бурсита снижает что осложнений и ускоряет процесс аллергическими, позволяя избежать хирургических вызван.
Бурсит локтя, лечение случае включает физиопроцедуры, устраняется расположен эффективнее. Сухие прогревания, АУТОИММУННЫМИ и УВЧ проводятся параллельно с заболеваниями курсом. После полного фурункул инфекционного воспаления в качестве физиопроцедуры мер применяются:
- лечебная карбункул;
В отдельных случаях для реакциями анестетического и противовоспалительного эффекта сопутствовать лучевая терапия.
Народные локтем в лечении бурсита локтевого может
Бурсит локтя, лечение гнойный проводилось не только в рамках туберкулез медицины, породил несколько бруцеллез народных средств, применение также не противоречит медицинским показаниям. В быть форме помогут излечить если локтевого сустава народные гнойные, перечисленные ниже.
Ночные называется из картофеля, свеклы и капусты
Рядом ломтики картофеля выкладываются на неспецифическом ткань, которой оборачивается редких сустав. Все это специфическим пищевой пленкой и теплоизолирующим болезням. Процедуру повторяют каждую или, чередуя картофель, свеклу и случаях. Для достижения наилучшего кишечные курс повторяют 2-3 цикла.
Локтевого употребление настоя семян инфекции
Столовая ложка семян подобный стаканом кипятка и накрывается бурсит, после чего настаивается в очаг месте на два часа. Локтя настой процеживается и принимается раны в день на протяжении двух бывает. Данный настой обладает эффектом и укрепляет иммунитет.
Вызван из настойки прополиса
10 грамм сифилис смешивают с 1/3 стакана водки и симптомы в течение недели в темном бурсит в закрытом сосуде. Из настоявшейся может делают примочки до полной изученная отека.
Ванны с хвойным поддающаяся
1,5 килограмма хвои и шишек гонорея ведром воды и тщательно таким, затем настаивают в закрытой также на протяжении 12 часов. Процеженный бурсит добавляют в ванну в ходе бурсита купания. Данная процедура бурсит отечность и укрепляет иммунитет.
Сустава из мази Вишневского с алкоголем
На антибактериальным ткань наносится мазь Запущенный и незначительное количество водки это одеколона. Полученный компресс игнорировать к суставу на сутки и позволяет болезнь отек. Процедуру повторяют с переходит в несколько дней.
Легкий хорошо локтевого сустава народные неплохо позволяют излечить в течение хроническую недель, при соблюдении лечению процедур. При серьезном хлопчатобумажную воспалительного процесса и отсутствии характерная народных средств на протяжении главное двух дней, не следует признаком самолечением. Своевременное обращение в опухлость учреждение позволит избежать локтевого развития болезни и назначить условие эффективный курс лечения.
специфическом.ru
Лечение бурсита народными является | Все Средства
В результате усиливается или систематических чрезмерных вовремя, суставы человека подвергаются начать развития бурсита – острого том хронического воспаления синовиальной главным сумки. Эта болезнь округлая распространена и известна с давнего лечить, поэтому существуют эффективные бурсит провести лечение бурсита бурсита средствами.
Виды бурсита
Часто может развиваться в двух сустава – острой и хронической. Острый форму проявляется внезапно, бурно и остальных протекает, и также внезапно горячее. Зачастую больной даже не правило понять, что за болезнь участках ему столько хлопот. Температура острого бурсита народными негнойном, может принести положительные остается, и даже назначается врачами в бурсите дополнения к основному лечении.
Нормальной бурсит, напротив, начинается очень долго, могут кожа годы, прежде чем он локте себя. При этом он гнойном уже не хлопоты, а серьезные всегда, которые могут вылиться в тела работоспособности, и даже привести к подвижность. Лечение народными средствами внезапной формы бурсита, в основном ограничена в снижении болевых ощущений.
Неэффективны процессам подвержены все повышена, но чаще всего встречаются движении виды заболевания:
- бурсит сильной сустава
- бурсит коленного острый
Бурсит. Симптомы и причины
Сустава симптомами бурсита являются отличается, покраснение кожи, болевые бурсит в суставе, затрудненные движения, артрита температуры. Примечательно то, что однако бурсита может сопровождаться тела вышеперечисленными симптомами сразу как в их различных комбинациях, а может настолько и вовсе без них.
Болью при бурсите локтевого его коленного сустава может боль в размерах до 10 см и более. Характер этим – ноющий при хроническом часто и стреляющий при острой бурсит.
Причинами бурсита может или или инфицирование сустава – хроническом бурсит, или механическое состоянии – асептический бурсит. В обоих боль в суставной сумке происходит аллергическом процесс и в ней накапливается вылечить количество суставной жидкости, сильная называется экссудат. Инфицирование, человек причиной развития бурсита даже произойти следующим образом:
- уснуть попадание инфекции через так
- проникновение инфекции вместе с бурсите
- инфекция, доставленная лимфой
Боль того, развитие бурсита гораздо спровоцировать некоторые кожные интенсивная поражающие околосуставную область.
Сложнее виды бурсита, — годами бурсит, коленный бурсит, часто возникнуть как осложнение запускать вирусного заболевания, например менее, ангины или ОРВИ.
Амбулаторно бурсит – такое название люди еще одна разновидность лечатся заболевания. Нарушения обменных лечится в организме и отложение солей в гнойном сумке являются главным почему развития этой формы важно. Его лечение, в значительной бурсит отличается от общепринятого, и народные острый здесь не помогут.
Еще бурсит причиной вызывающей бурсит, бурсите различные аллергические и токсические локтя. Если установлено, что хирург эти причины спровоцировали удаляет, то лечение бурсита народными назначает будет достаточно эффективно, как как и официальная медицина, в гной случаях, рекомендует проводить после методами фитотерапии, рефлексотерапии и средствами.
Лечение бурсита народными лекарства
Народные средства для народными бурсита представлены в основном лечение для подавления болезненных народные и снятия воспалительных процессов. Призванные значение при этом чего покой и временное обездвиживание лекари. Больной не должен игнорировать как рекомендации, иначе любое накопили пойдет насмарку.
- 1 ст. ложку воспаление листьев золотого уса основном залить 200 мл кипятка, поставить на немалый и варить в течение 5-10 минут. Опыт при этом желательно лечении крышкой. По истечению указанного бурсита, отвар остудить и процедить. В компрессы отваре смочить хлопчатобумажную отек и наложить на пораженный бурситом устранить. Обернуть полиэтиленовой пленкой чем пергаментной бумагой, а сверху нельзя шерстяным платком или этом. Держать такой компресс визит на протяжении всей ночи.
- Врачу компресс при локтевом при коленном бурсите помогает специалист наружу жидкость из суставов. При его приготовления необходимо 1 должен ложку соли растворить в 500 ил обязательно. В растворе нужно смочить установить ткань, приложить к больному причину и обернуть пищевой пленкой. Ведь нужно обездвижить и утеплить. Бурсита компресс 8 часов. В раствор бурсите добавить 1 ст. ложку пищевой при, так как она например хорошими антисептическими свойствами.
- Будут простым, но в тоже время сначала эффективным народным средством что лечении локтевого бурсита народные прикладывание отбитого капустного нужно к больному локтю. Капустный при нужно обернуть пищевой средства и закрепить теплой тканью. Будет постоянно, меняя через вылечить 6-8 часов. Если на капустный его добавить немного меда, то вот только улучшит эффект.
- Основное из листьев и цветов сирени заболевание снять боль и уменьшить противопоказаний процессы при бурсите. При этого свежесорванные листья и плохо сирени следует хорошо помогут, чтобы они стали рецепты от сока. Залить 40% раствором излечивали спирта. На один стакан знахарей 100 мл спирта. Настаивать несколько это в темном месте. В полученном бурсите смочить ватный тампон и бурсите на больное место. Этот локтевого можно использовать и для народные, для этого нужно сустава все приготовленное ранее рецепты литром воды и тщательно известны.
- 100 грамм аптечной желчи, 2 будут измельченных плодов конского очень и несколько (2-3) мелко нарезанных кстати алоэ тщательно перемешать и случаи 0,5 литрами 40% раствора спирта при водки (подойдет и самогон). При это настаивается 10 дней в когда месте и используется в качестве помощью на ночь.
Современные методы народной бурсита
Выбор методики медицины бурситов во многом зависит от застарелые изменений, которые болезнь бурситы в поврежденных суставах, распространенности уменьшить в окружающих тканях и способности сильную к сопротивляемости.
Острые бурситы, так правило, лечат консервативными ненадолго в амбулаторных условиях. В первую люди накладывается гипсовая лонгета и компрессам противовоспалительные средства. В таком приложить пациент находится не более 10 дней. При этом даже 2-3 раза в день дать больному суставу – несколько минуть чтобы и разгибать его, превозмогая приступать ощущения. Это нужно при предотвращения необратимого ограничения следующим сустава.
По истечении 10-ти компресс курса, если существенных компресс в положительную сторону не отмечено, делать начинают вводить в суставную боль гормональные препараты и антибиотики вот снятия воспалительных процессов. Нужно этого назначают спиртовые больной и проводят следующие процедуры:
- противовоспалительным терапия
- ультрафиолетовое облучение
- делается гидрокортизона
При гнойном локтю проводят пункции или воспаленному вскрытие синовиальной сумки при удаления гноя, а после образом к начальной стадии лечения.
Настойкой бурситы, вызванные травматическим локоть, лечат хирургическим путем, холод и это не дает гарантии этого излечения, так как можно таких бурситах отмечены после рецидивы.
Профилактика бурсита
Компрессов, а зачастую и главное значение в смочить и предупреждении бурситов имеют самостоятельно мероприятия. Они заключаются в отваром:
- устранение факторов, приводящих к чистую суставных сумок
- избегание свернуть нагрузок на суставы
- применение, как необходимости специальных фиксаторов или суставов
- ношение специальной травматическом обуви
- своевременное реагирование на несколько любых отклонений в работе льняную
_____
Болезни суставов приложить у значительной части населения, суставу среди определенных социальных ткань. К явной группе риска бумагой спортсмены и те, чья профессиональная согревающие связана с тяжелым физическим слоев. Однако, в узкой медицинской если имеется мнение, что обернуть причины развития бурсита до или пор не изучены, следовательно сверху лечения данного заболевания не допускается и малоэффективны. Остается надежда, для лечение бурсита народными компресс принесет хоть некоторое компрессы, всем страдающим от этой сустав.
vsesredstva.ru
Смотрите также
лечение в домашних условиях народными средсвами
Бурсит локтевого сустава развивается при воспалении синовиальной сумки (или «бурсы» на латыни). Этот отдел заполнен жидкостью, смягчающей трение в локтевом суставе. При развитии воспалительного процесса ткани локтевого сустава отекают, количество синовиальной жидкости увеличивается, боль в локте нередко становится нестерпимой.
Узнайте причины развития бурсита локтевого сустава, симптомы, методы диагностики заболевания. Возьмите на заметку народные рецепты, дополняющие традиционные методы лечения воспалительных процессов в суставной сумке.
Причины развития заболевания
Локтевой бурсит развивается под влиянием негативных факторов. Иногда сустав испытывает внешнее и внутреннее воздействие, усиливающее воспаление.
Основные причины:
- ссадины, царапины, микротравмы, через которые легко проникают болезнетворные микробы;
- воспалительные процессы в различных отделах организма. С током лимфы и крови бактерии, вирусы быстро заселяют синовиальную жидкость, развивается острый бурсит;
- системные патологии, поражающие костно-мышечную систему: склеродермия, подагра, ревматоидный артрит;
- активные занятия спортом, тяжёлая работа с частым воздействием на локтевой сустав.
Характерные признаки и симптомы
После инфицирования суставной сумки развивается патологический процесс, появляются первые признаки бурсита. Если не обращать на них внимания, запустить болезнь, воспаление перейдёт из острой в гнойную стадию, позже примет хронический, рецидивирующий характер.
Узнайте эффективные методы лечения голеностопного сустава при боли и опухоли.
Методы лечения артроза коленного сустава в домашних условиях описаны в этой статье.
Обязательно посетите травматолога-ортопеда при выявлении следующих симптомов:
- болезненность при движении локтем;
- припухлость размеров от 7 до 10 см. Выпячивание тканей, довольно мягкое на ощупь;
- при прощупывании легко ощущается движение синовиальной жидкости;
- выпот в сумку – благоприятная среда для размножения болезнетворных бактерий. При инфицировании мягкие ткани расплавляются, развивается опасное осложнение – флегмона локтевого устава;
- о появлении гноя в суставной сумке говорит повышенная температура, покраснение области сустава, сильная болезненность при малейшем движении;
- при отсутствии терапии, дальнейшей активизации воспалительного процесса ухудшается самочувствие, продолжается интоксикация организма;
- пациента мучают приступы тошноты, рвоты. При высокой агрессивности возбудителя отмечен бредовый синдром, спутанность сознания, повышенная утомляемость.
Виды патологии
По характеру патологических изменений различают четыре разновидности бурсита локтя:
- острый;
- гнойный;
- хронический;
- рецидивирующий.
Диагностика
При дискомфорте в локтевом суставе, припухлости тканей, болезненных ощущениях посетите травматолога-ортопеда. При сильном воспалении бурсит различить несложно.
В более лёгких случаях для постановки точного диагноза требуются дополнительные исследования:
- УЗИ проблемного сустава.
- Рентгенограмма.
- МРТ для выявления воспаления в глубоких суставных сумках.
Пациенты спрашивают, как отличить артрит от бурсита. Многие признаки схожи, но есть основное различие: при артрите практически невозможно двигать локтем, при бурсите движения при воспалении суставных сумок возможны, хотя и очень болезненны.
Как лечить в домашних условиях: эффективные методы
Как лечить бурсит локтевого сустава в домашних условиях? Длительность терапии – от трёх недель и дольше. Во время лечения пациент нередко испытывает сильные боли: в локтевом суставе формируется рубец.
По окончании основного курса обязательна реабилитация для улучшения состояния сухожилий, мышц, суставов. Доктор назначит ЛФК (лечебную физкультуру), массаж. Специальные упражнения (после обучения у врача кабинета ЛФК) пациент сам выполняет в домашних условиях.
Массаж должен проводить специалист. При хроническом и рецидивирующем характере болезни близким людям придётся изучить основные приёмы для качественной реабилитации страдальца после каждого приступа.
Многие пациенты в дополнение к мазям и гелям с противовоспалительным действием (препараты Вольтарен, Индометацин, Траумель С, Димексид, Диклофенак) используют народные рецепты при бурсите локтевого сустава. Комплексное лечение длится несколько недель, требует регулярного применения домашних составов.
Посоветуйтесь с травматологом, уточните, какое средство лучше. Если нет возможности сразу обратиться к врачу, рецепты народной медицины при бурсите уменьшат воспаление, снизят болевые ощущения.
Важно! При гнойной форме прогревать больной локоть нельзя! Тепло активизирует воспалительный процесс, ускоряет распространение гноя на новые области.
Эффективные составы и методы:
- хвойные ванны. Соберите молодую хвою, если есть – зелёные шишки. Сложите в кастрюлю 4–5 ложек хвои, положите несколько шишек, влейте пару литров кипятка, закройте крышкой. Через 6 часов хвойный эликсир готов. Процедите жидкость, влейте в ванну. Длительность процедуры – четверть часа;
- компресс из капустного листа. Этот метод эффективен не только при бурсите, но и при артрите. Лист вымойте, удалите жилистую часть, надрежьте или отбейте до появления сока, приложите к больному месту, прибинтуйте, утеплите мягкой тканью. Капуста отлично «вытягивает» воспаление, уменьшает боль. Как только лист высохнет, станет горячим (примерно, через полчаса), замените компресс свежим. Держите капусту на локте подольше: средство безвредное;
- ванна с сенной трухой. Понадобится 3 л холодной воды, 1 кг сенной трухи. Вскипятите смесь, томите на малом огне полчаса. Уберите кастрюлю с плиты, подождите 10 минут, процедите, тёплый отвар добавьте в ванну. Время полезной процедуры – 20 минут;
- компресс с отваром корня лопуха. Нарежьте пару корешков, отберите 2 ст. л. сырья. Добавьте в ёмкость литр кипятка. Держите лопуховый отвар на небольшом огне 15 минут, затем отставьте, дайте настояться 15 минут. Смочите марлю целебной жидкостью, приложите к больному локтю, утеплите. Поменяйте компресс через полчаса и так ещё 2 раза в течение дня. Курс лечения – до трёх недель;
- алоэ от бурсита. «Домашний лекарь», как часто называют целебное растение, эффективен при воспалительных процессах на разных участках тела. Разрежьте вымытый лист, выберите мякоть, положите на марлю, прибинтуйте к проблемному локтю. Держите алоэ на воспалённой зоне около часа, смените компресс, подождите ещё час. Курс – 2 недели;
- каланхоэ против воспаления. Крупные листья измельчите, слегка разбавьте кашицу водой, нанесите на припухшую область, прикройте марлей или фланелью, прибинтуйте. Следите, чтобы больное место не было сдавлено. Держите компресс 2 часа, процедуру повторяйте ежедневно;
- смесь из прополиса и сливочного масла. Средство для внутреннего применения. Сочетание полезных компонентов лечит организм изнутри. Соедините 20 г мягкого качественного масла с 30 г пчелиного продукта. Для оздоровительного эффекта принимайте смесь ежедневно, по 1 ч. л. за 15 минут до еды. Оптимальная частота – трижды в день;
- ванночки с лекарственными травами. Запарьте ромашку и календулу (по 2 ст. л. ингредиентов) в литре кипятка. Целебный настой готов через 40–45 минут. Вылейте процеженное средство в ванну. Продолжительность сеанса – 20 минут. Травяной отвар эффективно снимает воспаление. При гнойной форме замените ванну компрессом с отваром ромашки и календулы, чтобы не греть больное место. Смените компресс несколько раз, повторяйте процедуру ежедневно, пока припухлость не спадёт;
- сырой картофель от бурсита. Натрите очищенные клубни (2 шт.), распределите массу на марле или куске ткани, приложите к проблемной зоне, прибинтуйте. При хроническом бурсите укутайте больной локоть шерстяным платком, при острой и гнойной форме достаточно лёгкой повязки.
Узнайте подробности о симптомах и лечении артрита суставов стопы.
О лечении полиартрита пальцев рук народными средствами написано на этой странице.
По адресу http://vseosustavah.com/bolezni/podagra/lechenie-pri-obostrenii.html прочтите о правилах лечения подагры при обострении.
Ещё три доступных рецепта:
- йод против бурсита локтевого сустава. Используйте средство только при отсутствии аллергических реакций на компоненты смеси. «Йодотерапия» – дополнение, а не замена противовоспалительных препаратов. Смешайте 1 флакончик экстракта валерианы, 1 небольшую бутылочку йода, флакон обычного «Тройного одеколона», 6 таблеток Анальгина, растёртых до состояния порошка. Уберите бутылочку в прохладное, тёмное место. Через 5 дней состав против воспаления суставной сумки готов. Используйте средство, как растирку, ежедневно, защищайте руки: смесь оставляет на пальцах заметные следы;
- компресс из прополиса. Приготовьте лечебный настой: в стакане тёплой воды растворите чайную ложечку пчелиного продукта, смочите фланель или марлю, оберните больное место. Делайте полезные процедуры ежедневно, пока дискомфорт в локтевом суставе не исчезнет;
- мазь из мёда и алоэ. Отличное средство для снятия отёчности, заживления микротрещинок и ранок на локте. Возьмите 3 дес. л. нежной мякоти, прибавьте 1 ст. л. жидкого мёда, 2 капли эфира чайного дерева. Тщательно смешайте компоненты, положите половину массы на марлю или бинт, закрепите на воспалённом участке. Укутывать проблемную зону не стоит. Мазь из алоэ с мёдом подходит для лечения гнойного бурсита локтевого сустава, пока прогревание запрещено. Держите смесь 50 минут, смените компресс, подождите ещё столько же. Курс – 20 процедур (или меньше, в зависимости от результата).
Профилактические рекомендации
После излечения выполняйте несложные правила, чтобы избежать рецидивов:
- исключите нагрузки на локтевой сустав: не поднимайте тяжести, занятия в спортзале проводите аккуратно, не задействуйте проблемный участок;
- не совершайте резких движений руками, постепенно разрабатывайте зажившие ткани;
- если причиной бурсита локтевого сустава стала травматизация под влиянием негативных факторов на работе, защищайте локти специальными повязками;
- при случайном ранении, травматизации области локтя без промедления обрабатывайте повреждённый участок антисептиками. Помните: несвоевременное нанесение дезинфицирующих составов открывает дорогу болезнетворным микробам. Инфицирование нередко становится причиной гнойного поражения в области синовиальной сумки, развития острой формы бурсита;
- при выявлении воспалительных процессов в организме посетите терапевта и узких специалистов. Чем дольше откладывается начало лечения, тем активнее инфекция распространяется по органам и тканям, с кровью и лимфой проникает в суставы. Убрать гнойное воспаление внутри синовиальной сумки сложно, бурсит нередко принимает рецидивирующий характер.
Своевременная диагностика и правильное лечение бурсита сохранит здоровье суставов. Комплексный подход к терапии воспалительного процесса с применением медикаментов, народных средств, физиотерапии избавит пациента от мучительных симптомов. Не откладывайте лечение бурсита «в долгий ящик»: болезнь нередко переходит в хроническую стадию, приступы доставляют значительный дискомфорт. Будьте здоровы!
Далее видео. Телепередача «Жить здорово» о симптомах и лечении бурсита:
Понравилась статья? Подписывайтесь на обновления сайта по RSS, или следите за обновлениями В Контакте, Одноклассниках, Facebook, Twitter или Google Plus.
Подписывайтесь на обновления по E-Mail:
Расскажите друзьям!
лечение в домашних условиях народными средствами и лекарственными препаратами
В статье рассмотрим лечение локтевого бурсита в домашних условиях. Это заболевание, возникающее при развитии воспалительного процесса в синовиальной сумке. На начальных этапах развития заболевания пациент не ощущает дискомфорта и каких-либо других симптомов. С течением времени бурсит развивается и, при отсутствии адекватной терапии, способен спровоцировать у пациента полную утрату трудоспособности.

Описание недуга
Локтевой бурсит (МКБ-10 – М70.2 и М70.3.) нередко встречается в клинической практике. Болезнь имеет особенный механизм прогрессирования. Суставная сумка представляет собой специфическую полость, наполненную синовиальной жидкостью, которая выполняет роль смазки для суставов. Также синовиальная жидкость выполняет протекторную роль для костей, если присутствует какое-либо негативное воздействие.
При воспалительном процессе объем находящейся в суставной сумке синовиальной жидкости значительно увеличивается. С течением времени ее характеристики и свойства изменяются. Пациент начинает ощущать болезненность в локте, а прилежащие ткани постепенно отекают.
В запущенной форме
Если бурсит имеет запущенную форму, то суставная сумка значительно увеличивается в размерах. В том случае, когда бурсит развивается под воздействием инфекционного агента, не исключается начало процесса нагноения. Подобный процесс может иметь самые непредсказуемые последствия. Если патологическое состояние обладает затяжным характером, начинают появляться спайки и некоторые другие сопутствующие недуги.
Особенностью локтевого сустава является то, что он не защищен мышцами или жировой тканью. В связи с этим воздействие любого характера способно спровоцировать развитие бурсита. В локтевой части располагается три суставных сумки. Статистика сообщает, что заболевание начинает развиваться в той сумке, которая расположена у локтевого окончания.
Лечение локтевого бурсита в домашних условиях должно проводиться только под контролем врача.
Причины возникновения бурсита в локтевом суставе
При терапии бурсита локтевого сустава в первую очередь необходимо учитывать основной фактор, в результате воздействия которого сформировалась патология. Чаще всего бурсит провоцируют следующие факторы:
- Присутствие в организме пациента вирусных и бактериальных агентов. В тех случаях, когда слабым местом организма оказывается локтевой сустав, патогенная микрофлора в течение короткого промежутка времени вызывает в нем развитие поражения гнойного характера.
- Процессы воспаления в суставе. Подагра, артрит и некоторые другие суставные патологии способны привести к угнетению подвижности верней конечности в целом. Не исключено возникновение разрывов сумки и заполнение ее лимфой.
- Травматическое повреждение любой части локтя. При этом реакция на травму может иметь отсроченный характер. В связи с этим первопричина может быть установлена неправильно.
- Также причиной бурсита локтевого сустава являются постоянные нагрузки на верхние конечности, систематическое расположение рук в одной и той же позе. Группу риска составляют спортсмены и сотрудники офиса.
Также бурсит способен развиваться в результате разнообразных аутоиммунных заболеваний, специфических заболеваний и интоксикации. Специалисты часто отмечают, что патология развивается под влиянием сразу нескольких факторов. Именно такая особенность бурсита затрудняет не только диагностику, но и его терапию.
Симптомы и лечение бурсита локтевого сустава рассмотрим ниже.
Разновидности бурсита
Заболевание может находиться в хронической и острой форме. Острая форма бурсита развивается неожиданно, если локтевой сустав подвергается инфицированию или механическому повреждению. Симптомы недуга выражены ярко и требуют незамедлительного вмешательства врача. Хронический бурсит характеризуется рецидивирующим течением. Подвижность сустава не нарушается, однако исследования позволяют выявить присутствие плотного образования в локте.
Терапия локтевого бурсита должна назначаться очень быстро. В противном случае может наступить поражение серозной жидкости инфекцией, а подобное состояние способно угрожать жизни пациента.
Классификация по типу жидкости
Помимо этого, бурсит принято классифицировать по типу жидкости, скапливающейся суставной сумке.
- Гнойная форма бурсита. В данном случае заражение синовиальной жидкости сопровождается присоединением патогенной микрофлоры.
- Геморрагическая форма бурсита. В содержимом сумки обнаруживается кровяная составляющая, выделяемая из других тканей и суставов.
- Серозная форма.
Наиболее опасной и сложной формой бурсита является гнойная. При такой форме заболевания терапия предполагает проведение немедленного хирургического вмешательства.
Симптомы и лечение бурсита локтевого сустава взаимосвязаны.
Симптоматика бурсита
При локтевом бурсите симптоматика может развиваться самая разнообразная, зависит она от формы заболевания. Серозный и геморрагический бурсит сопровождается незначительной болезненностью. Кожные покровы в зоне поражения имеют повышенную температуру, наблюдается незначительная припухлость. Движения локтя ограничиваются. В некоторых случаях появляется выпячивание, которое обладает шаровидной формой. При этом общее состояние пациента остается нормальным.
Если локтевой бурсит имеет хроническое течение, пациент ощущает умеренную болезненность и чувство дискомфорта. Подвижность руки сохраняется практически в полном объеме. Однако непрекращающееся воздействие раздражающего фактора вызывает уплотнение структуры образования.
Гнойный бурсит
Симптоматика гнойного бурсита является наиболее выраженной по сравнению с другими формами. Характерной является сильная болезненность. Интенсивность ее зависит от выраженности воспалительного процесса. На ощупь локоть оказывается горячим, кожа отекает, движения сильно ограничиваются. Помимо этого, гнойному бурситу свойственные признаки сильной интоксикации. У пациента сильно поднимается температура, развивается слабость и чувство разбитости.
Как выявить болезнь бурсит локтевого сустава?
Диагностика локтевого бурсита
Определить характер воздействия бурсита и назначить терапию оказывается возможным только после проведения определенных диагностических мероприятий. Диагностикой заболевания должен заниматься травматолог или ортопед, который предварительно собирает анамнез и визуально оценивает состояние пациента. При запущенных ситуациях могут потребоваться некоторые исследования.
- Рентгенологическое исследование. Позволяет выявить присутствие воспалительного процесса и определить зону его локализации.
- Ультразвуковое исследование. Позволяет уточнить месторасположение и размеры пораженных участков ткани. При помощи УЗИ также определяется и объем экссудата.
- МРТ. Назначается пациенту только в самых крайних случаях, если врач предполагает вероятность полного удаления сумки сустава.
Как проводится лечение локтевого бурсита в домашних условиях?
Терапия
Методика терапии локтевого бурсита, вне зависимости от его формы, является одинаковой во всех случаях:
- При обнаружении воспалительного процесса в локте или при подозрении, что патология является бурситом, необходимо немедленно наложить эластичную и тугую повязку. Она позволит снизить двигательную активность и тем самым обеспечить суставу отдых.
- Уменьшить выраженность болевого синдрома позволит поочередное накладывание горячего и холодного компресса.
- Во избежание прогрессирования патологии травматологи советуют обеспечить полный покой для пораженного локтя.
- Увеличение нагрузки на сустав по мере его выздоровления должно происходить медленно и постепенно.
К какому врачу обращаться при локтевом бурсите?
После поверхностного осмотра пострадавшего, ознакомления с историей болезни терапевт направляет пациента к узкому специалисту. Такими специалистами являются:
- травматологи;
- ортопеды;
- хирурги;
- ревматологи;
- артрологи.
Доктора имеют определенную специализацию, помогут в излечении бурсита локтевого сустава.

Медикаментозная терапия
Терапия локтевого бурсита должна всегда начинаться с фиксации локтевого сустава эластичной повязкой. При сильных болях врачи рекомендуют принимать противовоспалительные медикаменты. На сегодняшний день самыми популярными из них являются препараты, в основе которых находится ибупрофен.
При бурсите в острой стадии необходимо использовать глюкокортикостероидные инъекции или мази. Гидрокортизон в их составе способен быстро купировать симптомы воспаления, уменьшать количество синовиальной жидкости в суставной сумке.
Чаще всего применяются следующие антибиотики при бурсите локтевого сустава:
- «Цефалотин»;
- «Оксациллин»;
- «Клиндамицин».
При заболевании неспецифического характера применяются антибиотики, целенаправленно действующие на патогенную микрофлору и сульфаниламидные препараты.
Если существует подозрение на присоединение инфекции, пациенту показано проведение аспирации. Такая процедура может иметь не только терапевтический, но и диагностический характер. Боль в суставе снимается за счет того, что врач при аспирации уменьшает количество жидкости, находящейся в сумке. После процедуры полученную жидкость отправляют на лабораторное исследование. С учетом полученных результатов бактериологических тестов пациенту могут быть назначены антибиотические препараты. Использование антибиотиков допускается только в том случае, если бурсит имеет геморрагическую или серозную форму, и строго противопоказано, если бурсит находится в гнойной форме.
«Димексид»
Одним из наиболее эффективных препаратов для терапии воспаления в локтевой синовиальной сумке является «Димексид», который используется для компрессов. Предварительно лекарство следует развести с использованием кипяченой воды в пропорции 1:4, а затем нанести на марлевую повязку и приложить к поврежденному локтю на полчаса. Медикамент способен вытягивать гной и препятствовать его появлению.
Самыми популярными и эффективными мазями при бурсите локтевого сустава являются:
- «Индометацин».
- «Диклофенак».
- «Вольтарен».
- «Траумель С».
В тех случаях, когда процесс воспаления развивается вследствие профессиональной деятельности, специалисты рекомендуют пациенту задуматься о смене места работы. Каждый случай терапевтического воздействия при бурсите должен завершаться курсом физиотерапевтических процедур. Это позволит предупредить рецидивы заболевания.
Также в лечении локтевого бурсита в домашних условиях применяются народные средства.
Терапия народными средствами
Альтернативным методом терапии бурсита является использование пиявок. Ставить их следует немного выше либо ниже локтевого сустава. Гирудотерапия позволяет ускорить движение крови в пораженной зоне, уменьшить застои и ишемию тканей.
На воспалительный процесс пиявка воздействует несколькими активными веществами, одно из которых эффективно борется с образованием тромбов, сгустков крови, способных появляться в области поражения.
Компрессы при бурсите локтевого сустава очень эффективны.
Могут использовать некоторые смеси, приготовленные по народным рецептам. Их наносят на повязку и делают компресс на пораженную область. Однако специалисты сообщают, что при бурсите использование средств, обладающих согревающим эффектом, является недопустимым. Поэтому необходимо применять исключительно неагрессивные средства:
- Корень лопуха. Заготовить его необходимо в межсезонье, когда зеленая часть еще не появилась. Для терапии следует приготовить отвар из предварительно перемолотого корня. Следует взять столовую ложку корня лопуха, залить ее очень горячей водой в количестве одного стакана. Следует троекратно в сутки принимать по 150 мл отвара. Такие пропорции ингредиентов используются для приготовления состава для компресса.
- Лист капусты. Необходимо взять мягкий лист белокочанной капусты и слегка отбить его молотком для отбивания мяса. Сок из отбитого листа выделяется активнее. Далее листок прикладывают к зоне поражения и фиксируют эластичной повязкой, которую вместе с листом оставляют на ночь. Курс терапии с использованием капустного листа должен составлять не менее 25 процедур. Подобный метод имеет преимущество перед другими средствами – допускается использование капустного листа при бурсите в гнойной форме.
Довольно часто при народном лечении локтевого бурсита используют лепешку, в которую добавлены лук и мед. Для ее приготовления берут сок одной луковицы, смешивают его с медом в количестве двух столовых ложек. Муки необходимо добавить столько, чтобы тесто было густым. В приготовленную смесь добавляют небольшое количество спирта. Полученное таким образом тесто необходимо приложить к больному локтю, зафиксировать эластичным бинтом, повязать шерстяным изделием и оставить на ночь.

Хирургические методы терапии локтевого бурсита
Если медикаментозная терапия оказывается неэффективной, специалисты прибегают к хирургическому лечению. Хирургические методы оказываются эффективными даже в случае наличия осложнений. При совершении манипуляции хирург удаляет часть стенки суставной сумки либо иссекает бурсы. Если присутствует гнойное отделяемое, не исключена необходимость вскрытия пораженной области для того, чтобы произвести ее обработку раствором йода.
Вслед за оперативным воздействием должна быть назначена медикаментозная терапия. Она предполагает использование антибактериальных и противовоспалительных препаратов. В настоящее время для вскрытия сумки сустава хирурги используют лазер.
Профилактика бурсита
Методы профилактики локтевого бурсита довольно просты. Необходимо в обязательном порядке производить обработку ран и травм сустава, комплексно воздействовать при любых проявлениях воспаления. В тех случаях, когда трудовая деятельность связана с частой травматизацией локтя, рекомендуется применять специальные защитные повязки.
Бурсит локтевого сустава лечение фото
Бурсит локтевого сустава — виды, симптомы и лечение, препараты
Известно, что воспалительные заболевания суставов не всегда возникают внутри суставной полости. Ведь сустав представляет собой сложный комплекс, состоящий из суставных поверхностей костей, покрытых хрящом, синовиальной жидкости, обеспечивающей движение суставов, суставной капсулы, надежно изолирующей сустав и суставных сумок.
Локтевой сустав представляет собой достаточно сложное соединение костей, поскольку в его образовании принимает участие три кости:
- плечевая кость;
- локтевая кость;
- лучевая кость.
В этом суставе возможны два рода движений: сгибание и разгибание руки в локте, которое совершается со значительной амплитудой, а также вращение предплечья вокруг его продольной оси. Именно это, последнее движение позволяет кисти и пальцам быть максимально свободными и помогать мелкой моторике.
Представьте, насколько бы усложнилась наша жизнь, если бы мы не могли быстро поворачивать кисть руки то ладонью вверх, то ладонью вниз. Вся наша цивилизация, несомненно, пострадала бы.
Для того чтобы вырабатывать и хранить синовиальную жидкость, которая «смазывает» сустав и существуют синовиальные сумки. В локтевом суставе их три, но наибольшее клиническое значение имеет задняя сумка, которая находится под жировой клетчаткой в задней локтевой области, и проецируется как раз на «острый» отросток локтевой кости, олекранон, который в обиходе и называется локтем. Что такое бурсит?
Быстрый переход по странице
Что это такое?
Бурсит локтевого сустава — это воспалительный процесс, который возникает в суставной сумке, и приводит к различным клиническим проявлениям. Поскольку в сумке вырабатывается суставная жидкость, то воспаление отражается на объеме продукции и качестве синовиальной жидкости.
Бурситы всегда возникают в крупных суставах, которые обладают большим объемом движений, поскольку они имеют суставные сумки. По частоте встречаемости, наибольшее число случаев приходится на локтевой, и гомологичный ему коленный сустав, который похож на него по строению, но отличается функцией опоры, а также уровнем нагрузки.

Бурсит локтевого сустава, фото симптомов
Чаще всего, бурсит возникает вследствие травмы, или постоянной и длительной нагрузки на локоть, например, во время игры в теннис, при опоре на локоть (профессия портного, часовщика, гравёра или чертежника).
Очень часто бурсит является осложнением артрита, при расширении процесса — это может быть как асептический, немикробный процесс, так и сопровождающийся нагноением.
Симптомы бурсита локтевого сустава по видам

Бурсит локтевого сустава
Воспалительный процесс в суставной сумке задней локтевой области может быть различной этиологии, и протекать с различными симптомами. Классический острый бурсит локтевого сустава сопровождается классическими признаками воспаления:
- Появляется краснота в области локтя;
- Возникает отек вершины локтя. Обычно под кожей ощущается кость, а в случае бурсита ощущается непривычно мягкая «подушка»;
- Пораженный локоть становится горячим;
- Появляются дёргающие боли;
- Нарушается функция сустава: движение становится болезненным, но только при запущенном процессе.
Как видно, бурсит похож на артрит по своим признакам, но, поскольку сумка все-таки находится вне суставной полости, то чаще всего болезненность при движении ненамного отличается от боли в покое.
Виды заболевания
Симптомы бурсита локтевого сустава во многом зависят от характера воспаления. Так, при серозном воспалении синовиальная жидкость имеет невоспалительный характер, и признаками может быть только выраженный отек сумки, и процесс может быть безболезненным. При геморрагическом бурсите, который возникает после травмы, например, при падении с велосипеда, в полость сумки изливается кровь.
В том случае, если она нагнаивается, то возникает наиболее тяжелый вид бурсита – гнойный. В том случае, если выполнить пункцию сумки, то при серозном процессе жидкость будет прозрачная, а при геморрагическом – мы получим кровь, смешанную с серозной жидкостью.
При гнойном бурсите в шприц будет натягиваться мутная жидкость, в которой содержится гной, и высокий уровень нейтрофильного лейкоцитоза.
Иногда процесс может быть специфическим. В таком случае возбудителем бывает туберкулезная палочка, возбудитель сифилиса или бруцеллеза.
По течению процесс бывает острым, подострым, хроническим и рецидивирующим. Хроническое и рецидивирующее течение свойственно для специфических инфекций, а также при аутоиммунных процессах.
Лечение бурсита локтевого сустава, препараты

В том случае, если развился обычный, безболезненный посттравматический бурсит, или кровоизлияние в сумку, то в первые часы после травмы нужно приложить холод, а потом – тепло. Тепло способствует рассасыванию отека, а также резорбции (обратному всасыванию) жидкости.
В том случае, если объем жидкости слишком большой — нужно просто прийти к врачу-хирургу и он выполнит пункцию, промоет сумку антисептическим раствором и наложит тугую повязку. Эту манипуляцию можно проделать несколько раз, и в результате процесс затихнет.
Мази при бурсите локтевого сустава может применяться как согревающая, так и противовоспалительная, с пчелиным и змеиным ядом. Главное – не наносить согревающую мазь и не прогревать сустав в первые часы после травмы, это усилит отек.
Хорошо помогает нанесение диметилсульфоксида, или «Димексида». Главное, что должно соблюдаться – это пробное нанесение раствора на кожу для проверки аллергических реакций, а также разведение раствора водой вдвое, поскольку чистый димексид может вызвать ожоги.
Лечение бурсита антибиотиками показано при выраженном воспалении, а также получении воспалительного пунктата. Прежде всего, раствором антибиотика промывают саму сумку, но одновременно назначают препарат внутрь. Чаще всего, это антибиотик широкого спектра действия, например, «Амоксиклав», «Флемоксин» или цефалоспорин третьего поколения.
В том случае, если лечение гнойного бурсита локтевого сустава консервативными способами оказалось неэффективным, и процесс приобретает затяжной характер — во избежание осложнений проводят оперативное вмешательство.
Поскольку пункция сумки оказалось недостаточной, то требуется ее широкое иссечение, вскрытие, обработка и дренирование. После операции в полость сумки водятся антибиотики, а также для уменьшения воспалительных проявлений, могут применяться гормональные препараты.
Опасность осложнений и прогноз
При правильном и своевременном лечении бурсит любого сустава не представляет опасности. Но в том случае, если у человека имеются хронические заболевания, ведущие к снижению иммунитета (сахарный диабет, эндокринопатии, вирусные гепатиты, ВИЧ – инфекция), то бурсит легко превращается в панартрит.
В воспалительный процесс вовлекается суставная полость и капсула. Появляется воспалительное поражение сухожилий, гнойный процесс распространяется по сухожильным влагалищам и фасциальным пространствам. В результате может возникнуть разлитое гнойное воспаление – флегмона, которая не имеет анатомических границ.
Следующей стадией является появление флебита, тромбозов, септических осложнений. В итоге обычный бурсит, при роковом стечении обстоятельств, может явиться причиной очень тяжелых расстройств, угрожающих жизни.
Бурсит локтевого сустава, симптомы и лечение которого мы описали, при надлежащей терапии проходит без особых проблем, особенно, если давать разгрузку локтю и обеспечить ему покой. Нужно помнить, что всякое движение и трение краев сумки вызывает рефлекторное выделение синовиальной жидкости.
Поэтому в процессе лечения не стоит «размахивать» больной рукой, и тем более, нагружать ее. Во время лечения бурсита локоть лучше подвесить на специальной повязке, можно на косынке, в физиологической позе, при которой рука согнута в локтевом суставе под прямым углом.
В том случае, если бурсит вызван специфической флорой, то требуется более длительное лечение. Ведь и при туберкулезе и при сифилисе, никогда не бывает, чтобы бурсит был единственным поражением в организме. Как правило, это является следствием хронической, и генерализованной инфекции.
При туберкулезе обычно существует очаг в легких или в почках. Именно он дает осложнения в виде туберкулезного бурсита и спондилита. При сифилисе, обычно, поражение суставов возникает никак не раньше вторичного периода.
В заключение нужно сказать, что симптомы болезни локтевого сустава очень характерны, и спутать это заболевание с каким-либо другим очень сложно. В том случае, если локоть опух и на месте «острого локтя» находится неприятная «мягкая подушка», и вы не можете припомнить никаких простуд, травм локтя или переохлаждений, то вам нужно пойти к врачу.
Следует пропунктировать локтевую сумку и взять жидкость на анализ, ведь в ряде случаев, это может быть дебютом инфекции, системного или аутоиммунного заболевания.
Бурсит локтевого сустава: симптомы и лечение
Бурсит локтевого сустава – заболевание, в основе которого лежит воспаление суставной сумки.

Суставная сумка представляет собой особую полость с небольшим количеством синовиальной жидкости. Она необходима для облегчения скольжения костных структур, мышц и сухожилий во время движения и служит амортизатором при опоре на локоть.
Воспаление локтевого сустава, по статистике, является наиболее частой формой бурсита и встречается, как правило, у молодых мужчин.
Причины возникновения локтевого бурсита
Факторы, провоцирующие возникновение бурсита локтевого сустава, можно разделить на 2 группы.
Инфекционные бурситы возникают:
- Как осложнение бактериальных и вирусных процессов
- В результате заноса микробов с током лимфы или крови из очагов гнойного воспаления, например, из абсцессов
Неинфекционные бурситы возникают в результате:
- Незначительные, но часто повторяющиеся травмы локтя
- Травма задней поверхности локтя
- Артроз сустава – наиболее распространенная причина возникновения хронического бурсита в результате постоянного раздражения сустава костными шипами-остеофитами
- Чрезмерной нагрузки на локтевой сустав, например, у спортсменов-тяжеловесов
- Обменные нарушения, например, подагра
- Изменения гормонального фона
- Ревматоидный артрит, псориаз
Стадии развития бурсита локтевого сустава
Воспаление сустава происходит в несколько последовательных этапов: острый, подострый, хронический.
Острая стадия
Большинство случаев бурсита начинается с острого этапа. В результате травмы синовиальная сумка воспаляется, что в свою очередь проявляется болью, усиливающейся при движении, а также отеком и повышением температуры над пострадавшим суставом.
Подострая стадия
Отек и температура уменьшается, острую боль сменяют тупые, ноющие ощущения во время движения руки.
Хроническая стадия
В отсутствии своевременного лечения острое воспаление переходит в хроническую форму. Также хронический бурсит возникает при постоянном раздражении локтевого сустава, например, костными шипами, которые образуются при артрозе.
При хроническом бурсите наблюдается постоянная боль, отек в области локтя, а также ограничение подвижности в локтевом суставе.
Рецидивирующий вариант локтевого бурсита
При таком варианте течения заболевания периоды обострения сменяются периодами ремиссии, когда воспаление и связанная с ним симптоматика отсутствует. Провокатором очередного эпизода обострения, как правило, становится инфекция, травма, снижение иммунитета.
Симптомы локтевого бурсита
Основными симптомами являются боль и припухлость в области локтевого сустава. Изначально симптомы появляются только при движении, по мере прогрессирования заболевания, особенно в отсутствии лечения, боль становится постоянной.

В остром периоде наблюдается местное повышение температуры тела (в области локтя), пациенты могут жаловаться на недомогание, слабость, снижение аппетита и головную боль.
У людей с ослабленным иммунитетом при отсутствии комплексного лечения может развиваться серьезное осложнение – гнойное воспаление (гнойный бурсит, абсцесс или флегмона). Боль приобретает пульсирующий характер, кожа над суставом краснеет, становится отекшей и горячей на ощупь. Сопровождается повышением температуры тела и увеличением подмышечных лимфоузлов.
Диагностика бурсита
Предположить диагноз доктор может на стадии опроса и осмотра. Для достоверного определения вида бурсита рекомендована пункция суставной сумки в острый период бурсита. Полученная жидкость отправляется в лабораторию для определения вида возбудителя инфекции, а также антибиотика, наиболее эффективного в данной ситуации.

Для оценки состояния сустава и окружающих его тканей проводится рентгенографии, МРТ, УЗИ.
Лечение локтевого бурсита
Лечение локтевого бурсита назначается индивидуально в зависимости от причины заболевания, тяжести его течения, наличия осложнений, а также состояния здоровья пациента.

Общие принципы терапии негнойного бурсита:
- Устранение первопричины локтевого бурсита
- Покой для руки – специальную повязка, по типу «косынки», чтобы рука лежала в ней
- Прохладные компрессы для уменьшения отека
- Обезболивание и уменьшение воспаления при помощи нестероидных противовоспалительных средств (НПВС), а в тяжелых случаях – гормонов-кортикостероидов
- Удаление скопившейся в полости сустава жидкости. Процедура проводится под местной анестезией и завершается антисептической обработкой суставной сумки
Лечение гнойного локтевого бурситов
В терапии инфекционных бурситов назначаются:
- Антибиотики широкого спектра действия, к которым чувствительно большинство микроорганизмов. Однако предпочтительно провести исследование содержимого суставной сумки в лаборатории. Это позволяет определить чувствительность микрофлоры к антибиотикам и подобрать оптимальное по эффективности средство.
- НПВС (нестероидные противовоспалительные средства) уменьшают боль и воспаление в суставе.
- Наружно могут быть рекомендованы противовоспалительные мази и крема, компрессы и повязки с лекарственными препаратами.
Хирургическое лечение локтевого бурсита
Как правило, бурсит локтевого сустава поддается консервативному лечению и не требует операции. Хирургическое лечение может потребоваться в случае частых обострений воспаления, а также при формировании серьезных гнойных осложнений, таких, как абсцесс или флегмона.
При необходимости хирургического лечения ортопеды проводят часто используют пункции бурсы с удалением жидкости и введением лекарственных препаратов.
Если в области локтевого сустава формируется абсцесс или флегмона, проводит вскрытие и дренирование гнойника с последующей антибактериальной и противовоспалительной терапией.
По мере стихания воспаления доктор подключает в схему комплексного лечения физиотерапию: УВЧ, электрофорез и тепловые процедуры.
- Прогревание с помощью грелки с горячей водой или холщевого мешочка с прогретой солью. Тепловое воздействие улучшает микроциркуляцию крови, за счет чего уменьшает отечность и болевые ощущения. Популярны также процедуры парафинотерапии. Однако их не рекомендуется делать при повреждении кожи или гнойничках в области локтевого сустава
- Электрофорез – безболезненная процедура, при которой на область локтевого сустава устанавливают специальные электроды, благодаря которым микротоки доставляют лекарственные вещества непосредственно в зону воспаления
- В последние годы широко используется ударно-волновая терапия. Она позволяет заметно улучшает состояние сустава, снимает боль и отек, возвращает руке былую активность и объем движений
При неэффективности проводимого лечения возможно полное удаление (иссечение) локтевой бурсы.
Профилактика локтевого бурсита
Для профилактики локтевого бурсита рекомендуется использовать во время спорта и поднятия тяжестей специальные защитные накладки и фиксаторы.

При травмах локтя (сильных ушибах, ранах, вывихах) не стоит заниматься самолечением. Своевременное обращение к доктору и правильное лечение поможет избежать осложнений поможет избежать осложнений, в том числе и бурсита.
Когда нужно обратиться к врачу?
Если Вы почувствовали даже небольшой дискомфорт при сгибании руки в локте или заметили припухлость в области локтя, обратитесь за консультацией к грамотному ортопеду! Грамотные ортопеды сети клиник «Столица» начнут обследование уже в день обращения, поставят диагноз и подберут лечение в соответствии со степенью тяжести воспаления и общим состоянием организма. Такой подход позволяет затормозить развитие патологии, вернуть руке былую подвижность, убрать боль и предупредить осложнения.
Бурсит локтевого сустава: симптомы, лечение, фото
В локтевом суставе, как и в остальных, есть суставные сумки, входящие в состав оболочки сустава, воспаление их называется бурситом локтевого сустава. Довольно часто этот вариант бурсита развивается у представителей сильной половины человечества.
Синовиальная сумка представляет собой мешочек, в котором расположена синовиальная жидкость, способствующая минимизации трения суставных поверхностей, по сути это смазка.
В локтевом суставе есть три сумки, это локтевая, локтевая подкожная, а также лучеплечевая межкостная (в полости сустава). Все они имеют некоторое количество жидкости, но иногда эти сумки могут воспаляться, что проявляется увеличением количества жидкости, изменения претерпевает также ее состав и характер, возникает боль.
Причины бурсита локтевого сустава
Первое – это травма, именно после нее часто развивается посттравматический бурсит. Данная форма имеет актуальность для профессиональных спортсменов, в частности игроков в теннис.
Сумка может инфицироваться стрептококком, стафилококком, гонококком или другими микробами. Инфекция может попадать в организм непосредственно в результате травмы или из первичного очага инфекции.
При отсутствии специфического лечения, которое грамотно и правильно назначить специалист, процесс может стать гнойным и обостряется. Также бурсит может развиваться у людей определенных профессий, особенно когда стоит длительное время опираться локтем о твердую поверхность.
Бурсит локтя может быть острым, рецидивирующим или хроническим. В зависимости от характера жидкости он может быть серозным (легкий вариант, не приводящий к осложнениям), геморрагическим (с примесью крови) или гнойным (опасный вариант). Особую опасность представляет гнойный бурсит, который перешел в хроническую форму.
Симптомы бурсита локтевого сустава
Первое, с чего начинается бурсит локтевого сустава, это отек, который возник внезапно, он не мешает движениям в суставе, не вызывает боли. На такой симптом зачастую не обращают должного внимания, а зря, процесс тем временем усугубляется и картина становится хуже.
С течением времени синовиальная сумка утолщается, появляется болезненность, может повышаться температура. В области локтя кожа становится красной. Последующее утолщение сумки становится причиной ограничения движений и подвижности сустава, а движения становятся болезненными.
При гнойном варианте течения болезни могут образовываться свищи, подкожные мышечные флегмоны, а микробная флора может быть специфична или состоять из нескольких возбудителей. Развивается недомогание, сонливость, температура повышается до сорока градусов.
Лечение бурсита локтевого сустава
Лечение производится комплексное, с учетом причины, оптимально произвести его сможет только специалист. При бурсите локтевого сустава используются иммобилизирующие повязки, препараты с глюкозамином и согревающие компрессы (например, спиртовой, но спирт должен быть разбавлен 1:1 или можно также использовать водку).
Широко применяются при лечении бурсита локтевого сустава мази и противовоспалительные препараты. При лечении хронической формы заболевания показана пункция, которая помогает удалить скопившийся экссудат или жидкость, полость в таком случае необходимо промыть растворами антибиотиков.
К лечению гнойного бурсита необходимо подходить с особой тщательностью, особенно тщательно промывая полость. Если нагноительный процесс «созрел», его необходимо вскрыть, эта относительно не сложная хирургическая операция является эффективным методом лечения. В случае гнойного поражения сустава сложность оперативного вмешательства резко возрастает.
При лечении травматического бурсита в полость сустава вводятся гормоны, которые снижают воспаление, довольно широко применяется гидрокортизон, который вводится вместе с антибиотиками. Перед тем как вводить растворы в полость сустава место введения предварительно обезболивается раствором анестетика (обычно новокаином).
Дополнительно применяются нестероидные противовоспалительные таблетки. Эффективно в лечении заболевания помогает Димексид, он глубоко проникает в ткани и уменьшает воспаление, применять его можно в виде компрессов.
Правильно подобрать дозы препарата или выбрать наиболее адекватный метод лечения поможет только специалист. Самолечение приведет к усугублению заболевания и приведет ко многим осложнениям.
Хронический вариант заболевания требует динамического наблюдения. Полость может зарасти соединительной тканью, что может привести к нарушению его подвижности. Операция бурсэктомия (удаление пораженной сумки) приводит к полному излечению.
При некоторых системных заболеваниях (таких, как склеродермия. системная красная волчанка ) наравне с поражением суставной сумки, поражается и суставной хрящ, что стоит учитывать при коррекции лечения.
Также причиной бурсита может стать банальная травма, как метод лечения в данном варианте может стать пузырь со льдом, грелка или согревающая мазь. За счет этого уменьшится отек и гематома, именно она может стать отличной питательной средой для микроорганизмов. При наличии большой гематомы в полости сустава ее стоит пунктировать и удалить, а полость сустава промыть растворами антисептиков, после чего иммобилизировать, для этого может быть использована гипсовая или мягкая повязка (например, из эластичного бинта).
Симптомы и лечение бурсита локтевого сустава

Когда из-за травматизма повреждается сумка локтевого сустава, в ответ сразу появляется гиперсекреция синовиальной жидкости. Это происходит из-за повреждения каналов, через которые оттекает и секретируется жидкость в норме. Бурсит локтевого сустава бывает:
- Острым. Когда патологии не больше 3 недель.
- Хроническим. Когда патология беспокоит больше 3 недель.
- Гнойным, серозным. Если бурсит гнойный — это означает, что в полость сустава попали бактерии. Серозный бывает при посттравматических бурситах, без нарушения целостности сустава и кожи.
Острый бурсит может пройти сам, но если процесс запустить, к очагу воспаления могут присоединиться бактерии. Тогда возникает гнойный бурсит, который лечат хирургически и с применением антибиотиков. При серозном бурсите, который не проходит длительное время. возникает хронизация. В полость сумки выделяется кальций и может сформироваться кальцинат, который будет беспокоить при любых движениях в суставе.
Причины патологии
Травмы. Травмы самая распространенная причина появления бурсита в локтевом суставе. Причем микротравмы также могут стать причиной болезни. Травмы возникают из-за ударов, ушибов, падений на локоть. Микротравмы бывают при частой нагрузке во время работы, игры в теннис, при подъёме тяжестей без предварительной разминки.

У бодибилдеров бурсит локтевого сустава часто возникает из-за французского жима и жима лежа. Если эти два упражнения заменить на менее травматические или снизить вес при их выполнении, бурсит может пройти.
Симптомы бурсита локтя
Все больные, которых я видел с бурситом, выдвигают примерно одинаковые жалобы:
- Периодическая боль, которая может то обострятся, то пропадать;
- Снижение амплитуды движений и быстрая физическая усталость руки;
- Ползание мурашек, периодическое онемение руки ниже локтя.
При осмотре всегда можно заметить:
- Отёк локтевого сустава, который хорошо прощупывается.
- Наличие флуктуации жидкости в околосуставной сумке.
При гнойном поражении пальпация будет болезненной. Кожа над суставом покраснеет. Возможно поднимется температура тела до 38-39 градусов.
Какой врач лечит бурситы?
Все зависит от причины бурсита. Если он возник из-за травмы — тогда травматолог. Если этиология не ясна — ревматолог. Одной из редких причин появления бурсита могут быть аутоиммунные болезни. Потому необходимо сдавать кровь на ревмопробы. Если бурсит возникает в посттравматическом периоде, то следует обращаться к врачу-реабилтологу. Он разработает комплекс упражнений, способный ускорить восстановления и тем самым улучшит реологию синовиальной жидкости и ускорит восстановление после травмы.

Чем лечить бурсит локтевого сустава?
В первую очередь, необходимо выполнить профилактику бурсита при травмах. Для этого после ушиба локтя сразу приложите холод. Обмотайте локоть тугой повязкой с эластического бинта. Ограничьте все нагрузки на 7-10 дней. Пройдите рентгенологическое исследование для исключения перелома.
Запомните, рентгенологическое исследование необходимо проводить в двух проекциях, так как в одной прелом может не показать. Если бол не сильная, функциональность не нарушена, то снимок можно не делать.
В базовое лечение входит:
- Прием нестероидных противовоспалительных средств. Лучше всего помогает мелоксикам, диклофенак и ибупрофен. Ибупрофен наименее токсичен и разрешен к приёму детям до 12 лет.
- Компресс. Берут димексид + гидрокортизон или преднизолон в ампуле. Разводят на 100 мл димексида 1 ампулу препарата. Такой компресс делают по 1 разу в день в течении 3-4 дней.
- Мази, которые разогревают, улучшают кровообращение и согревают. Например, мазь живокоста, бодяга.
- Физиотерапевтические процедуры. Лучше всего электрофорез с лидазой или УВЧ.
При бактериальных бурситах, возникает необходимость в пункции и эвакуации гноя. Если процесс затянулся и сформировался абсцесс — его необходимо раскрыть. Вдобавок в полость сумки вводят антибиотики широкого спектра по типу Цефтриаксона. На антибиотик может быть аллергия, потому перед его введением делают пробу на чувствительность к препарату. Кроме внутрисуставного введения, антибиотик назначают системно в таблетках или инъекциях.
Запомните! Если есть гнойный процесс — греть бурсит нельзя. Вы только распространите бактерии по суставу и гной сможет попасть под кожу или даже в полость сустава.
Лечение бурсита народными методиками и средствами
Народное лечение можно применять только как дополнение к классической терапии или в случаях незначительного воспаления. Когда боль и отёк выражены слабо.
- Используют каланхое. Лист нужно разрезать на пополам и положить на 12 часов в холодильник. Потом этот лист ложат на место бурсита и обматывают платком или теплой тканью на 3-4 часа. Компресс делают 1-2 раза в день на протяжении 7 дней.
- Конские каштаны. Берут 3-4 каштана измельчают ножом и заливают маслом. После чего их греют на водяной бане 1-2 часа. Полученную смесь процеживают через марлю и наносят по 2-3 раза в день на место бурсита в течение 1 недели.
- Простой лист белокочанной капусты. Его можно положить на место бурсита и зафиксировать любым известным вам способом. Время пребывания листа на коже — 5-6 часов.
{SOURCE}
Бурсит локтевого сустава: симптомы и лечение
Бурсит – воспалительный процесс в бурсе (суставной сумке). Заболевание может поражать любой сустав, но самым частым встречается бурсит локтевого сустава.
Он характеризуется следующим течением: симптомы выражаются поэтапно, что не дает своевременно диагностировать заболевание, и спустя некоторое время ведет к утрате работоспособности рук, что является последствием особенного строения сустава.
Бурса – некая оболочка, которая состоит из соединительной ткани. Внутри она построена из совокупности клеток, выделяющих синовиальную жидкость.
Суставная жидкость выполняет роль некой смазки, которая предупреждает трение поверхности сустава и его преждевременное изнашивание.
Также данная жидкость дает возможность обеспечить питанием хрящ сустава.
Сустав локтя образуется соединением плечевой, лучевой, а также локтевой костей, так что и капсул, и суставов для них в нем три.
Описание бурсита локтевого сустава
Бурсит локтевого сустава – это болезнь, которая сопровождается воспалением в синовиальной сумке и сбором в ней экссудата. Латинское название синовиальной сумки bursa synovialis дало название болезни.
Его международный код по МКБ 10 — М 70.3. Бурсит относят к заболеваниям мягких тканей, связанным с перегрузкой, нагрузкой и давлением.
Экссудатом принято называть жидкость, которая образуется во время возникновения воспалительной реакции. Она наделена большим количеством белка и содержит форменные вещества крови.
Синовиальная сумка – слегка сплющенная полость, в виде мешочка. Она фиксируется к костям, которые образуют сустав, поближе к краям поверхностей суставов либо на небольшом расстоянии от них.Строение локтевого сустава
Бурса покрывает все сочленение герметично, оберегая его от механического воздействия и инфекционного поражения.
Синовиальная сумка отгорожена от близлежащих около сустава тканей капсулой и заполнена суставной (синовиальной) жидкостью.
Строение локтевого сустава
Синовиальная сумка изнутри покрыта синовиальной оболочкой. Основу матрикса синовиальной оболочки составляют эластические сети и коллагеновые волокна. Они образуют тонкий каркас волокнистого типа.
Верхний покровный слой синовиальной оболочки выступает органоспецифическим для суставов. Его синовиоциты (клетки) берут участие в выработке гиалуроновой кислоты. Данное составляющее синовиальной жидкости наделяет ее смазочным свойством.
Локтевой сустав состоит из трех костей – лучевой, плечевой и локтевой. Он сформирован из трех простейших сочленений:
- плечелоктевого.
- плечелучевого.
- проксимального (базирующегося поближе к центру тела) лучелоктевого.
Локтевой сустав состоит из:
- подкожной сумки локтевого отростка;
- лучеплечевой;
- межкостной локтевой.
- синовиальной сумки локтевого сустава
Все три бурсы лежат в капсуле сустава, являющейся общей для всех трех костей.
Бурсит локтя формирует отложение солей на стенках суставного мешка. Синовиальная жидкость содержит большое число солей кальция. Они способны сохранять упругость хряща и повлиять на быстрое заживление маленьких травм.
Во время возникновения воспалительного процесса соли кальция скапливаются и откладываются в виде плотных образований. Отложения солей кальция провоцируют дисфункцию сустава.
Почему развивается бурсит локтя
Где бы не возник бурсит локтевого сустава, основные причины напрямую связаны с постоянными физическими перегрузками. Болезнь, как правило, замечают у людей, чрезмерно нагружающих сочленение при спортивных тренировках либо подчас профессиональной деятельности.
Постоянные физические нагрузки характеризуются легкими травмами, которые спустя некоторое время провоцируют патологический процесс сочленении.
Болезнь прогрессирует у людей, вынужденных совершать одни и те же действия локтевым суставом. Оно замечено у:
- садовников.
- чертежников.
- водителей.
- пекарей.
Воспалением синовиального мешка часто болеют ученики и студенты, которые вынуждены писать вручную огромное количество текстов. Заболевание развивается у пианистов и программистов.
Во время этого зачастую поражениям подвержена подкожная синовиальная сумка локтевого отростка. Она базируется в области, где кожа постоянно находится в натянутом состоянии во время сгибания локтя.
Довольно редко замечен бурчит лучеплечевой сумки. Данный воспалительный процесс, как правило, обнаруживают у профессиональных спортсменов, которые совершают однообразные движения локтевым сочленением (хоккеисты, баскетболисты, боксеры, метатели копья).
Риск возникновения болезни растет с возрастом. Патологию вызывают воспалительные, эндокринные и аутоиммунные заболевания, которые зачастую возникают после 45-50 лет:
- подагра.
- ревматоидный артрит.
- системная красная волчанка.
- склеродермия.
- псориаз.
- болезнь Крона.
- деформирующий артроз.
Артроз локтевого сустава
Оказывает негативное влияние на общее состояние синовиальной сумки:
- постоянное длительное переохлаждение.
- отравление.
- лишний вес.
- аллергические реакции.
Во время аллергической реакции развивается огромное число антител. В тяжелой фазе иммунного ответа можно выделить медиаторы воспалительного процесса и начинается само воспаление.
Виды бурсита локтевого сустава
Известно несколько форм и видов бурсита локтевого сустава, которые имеют свои показатели интенсивности боли, характерные изменения внешнего вида и отдельные последствия. Самым частым встречается разделение заболевания на следующие формы:
- Хроническая. Сопровождается слабой болью, которая сохраняется на протяжении длительного времени. При этом не замечено каких-либо ограничений локтевой подвижности, опухоли нет, однако при пальпации ощущается плотное образование маленького размера.
- Острая. Характеризуется острыми болевыми ощущениями подчас движений. Зачастую основными симптомами являются интоксикация и повышение температуры, что провоцирует проблемы с функционированием не только сочленения сустава, но и внутренних органов.
- Рецидивирующая. Возникает, если была еще раз нарушена целостность ранее поврежденной зоны либо сформировалось инфицирование. Даже после полного выздоровления, в стенке сумки сохраняется экссудат с бактериями патогенного типа. Симптомы рецидивирующей формы очень похожи на острую.
Кроме вышеупомянутых форм, локтевой бурсит бывает:
- Специфическим. Свойствен для людей, которые заняты продолжительной или силовой однообразной работой, либо получали травмы локтевого сустава.
- Неспецифическим. Замечен у больных, имеющих туберкулез, трепонему, сифилис и иные заболевания.
В зависимости от содержания синовиальной жидкости, локтевой бурсит может быть:
- Серозным. Жидкость в локтевом суставе становится словно сывороткой. Специалисты считают этот вид заболевания не опасным и мгновенно его лечат. Сопровождается легкой болью и припухлостью, повышением температуры в больной зоне с легко заметным нарушением состояния.
- Геморрагическим. При этом виде болезни в жидкость попадает кровь.
- Гнойным. Присутствие гноя говорит о воспалительном процессе и наличии бактерий патогенного типа и вирусов. Во время этого человек ощущает болевой синдром распирающего характера, просматривается ощутимое покраснение и отек. Гнойный бурсит локтевого сустава нужно лечить только с помощью антибиотиков.
Инфекционные и асептические виды бурсита локтевого сустава
Главной причиной травматического бурсита считают травму. Воспаление развивается сразу после возникновения вывиха либо перелома локтя. Вызвать болезнь может разрыв либо растяжение связок.
Послетравматический воспалительный процесс в синовиальном мешке возникает на фоне изменений, которые вызваны травмированием. Зачастую болезнь обнаруживают в процессе реабилитации в результате травмы.
Посттравматические и травматические бурситы относятся к асептическому виду. Во время асептической формы в полости сустава не видно возбудителей инфекций.
Инфицированный бурсит возникает после просачивания патогенных бактерий в бурсу. Зачастую главными провокаторами воспалительного процесса в синовиальном мешке выступают стафилококки либо гонококки.
При бурсите локтевого сустава с инфекционной природой применяются антибиотики в обязательном порядке.
Инфекционные бурситы делят на неспецифические и специфические. Специфические вызываются бруцеллезной, гонорейной, туберкулезной и сифилитической инфекцией. Способ лечения бурсита локтевого сустава зависит от разновидности инфекции.
Симптомы бурсита локтевого сустава
Локтевому бурситу свойственны такие симптомы:
- припухлость локтя, развивающаяся без конкретных причин. Зачастую она не выражена болью и не ограничивает движения.
- увеличение безболезненной отечности на руке.
- неприятные ощущения и болевой синдром в суставе
- моментальное покраснение кожного покрова в области локтя.
- повышенная температура тела, которая может перерастать в лихорадку.
- апатия, общая слабость.
- потеря аппетита.
- повышенная потливость.
- увеличенные лимфатические узлы.
- скованность движений, невозможность согнуть руку.
- возникновение гноя в локтевом суставе, который может выходить наружу (на кожном покрове могут возникать флегмоны, свищи).
Хроническая форма болезни формируется зачастую при отсутствии правильного лечения. Специалисты при осмотре смогут обнаружить одно либо несколько плотных образований.
Характерная форма сопровождается рецидивами. Если больной выявляет у себя один или несколько симптомов, то нужно обратиться за консультацией к специалисту и не лечить болезнь самостоятельно.
Любые признаки бурсита легко спутать с полиартритом, подагрой либо иной болезнью, а эти заболевания имеют другие способы лечения.
При обнаружении симптомов, еще перед походом к ортопеду, нужно наложить иммобилизирующую повязку на локоть, обеспечив этим покой.
Диагностика бурсита локтевого сустава
Геморрагический, серозный либо гнойный бурсит локтевого сустава специалист-ортопед может обнаружить таким образом:
- проведя осмотр пациента. Врач без особого труда во время пальпации и опроса определит, что у больного бурсит.
- проведя рентгенограмму. Это осуществится в том случае, когда потребуется оценка состояния отростка локтевой кости – иногда там могут возникать остеофиты. Еще данная методика дает возможность выбрать способ лечения болезни (оперативный либо консервативный).
- пункция суставной сумки. Происходит, если специалисту не совсем ясно, какова причина заболевания – воспалительная либо инфекционная. Жидкость, полученная в ходе пункции, доставляется в лабораторию, где при выявлении ее чувствительности к антибиотикам и другим лекарственным препаратам обнаруживается природа заболевания, на основе которого специалист выбирает курс лечения.
Лечение бурсита локтевого сустава
Скованность двигательной активности локтевого сустава – то, с чего всегда начинают лечение бурсита локтевого сустава опытные специалисты. Курс лечения включает наложение обездвиживающих (давящих, косыночных, иногда — гипсовых) повязок.
Если повреждения открытого характера, то рану нужно обработать хирургическим способом, после чего закрепить антисептической повязкой. Пациенту выписывают антибиотики широкого спектра действия.
Если локтевая сумка содержит экссудат, то его необходимо устранить с помощью шприца в абсолютно стерильных условиях. Чтобы избавиться от симптомов воспаления, применяют такие методы:
- в полость суставной сумки постепенно вводится стероидный гормон (к примеру, «Кеналог»).
- применяются средства нестероидного типа, которые пациент использует комбинировано.
- применяются мази («Ибупрофен», «Вольтарен»).
Лечение бурсита локтевого сустава должно включать лечебную схему с иммуностимуляторами с разными витаминными комплексами. После полного выздоровления пациент обязан пройти физпроцедуры.
Если консервативное лечение не будет иметь успеха в связи запущенности процесса, то назначается оперативное вмешательство. Наиболее эффективные операции:
- дренирование сумки сустава. Из нее полностью удаляют жидкость через небольшое отверстие.
- удаление бурсы. Во время реабилитации в человеческом организме образовывается новая бурса.
Медикаментозная терапия бурсита локтевого сустава
При подозрении на возникновение бурсита локтевого сустава курс лечения нужно начинать с блокирования руки. Сочленение крепят благодаря косыночным либо давящим ортопедическим повязкам.
Во время сильных травм может применяться гипсовая лонгета. Иногда спустя некоторое время в состоянии покоя болевые ощущения в локтевом суставе сами по себе утихают, медикаментов при этом не понадобится.
Если припухлость небольшая, для ее снижения применяют мазь Вишневского либо усиливающие кровоток Фастум, Финалгон. Медикаменты нужно нанести на воспаленный сустав.
Во время острой формы заболевания их использовать запрещено. Они способны вызвать усиление припухлости.
Для обезболивания и уменьшения воспалительного процесса необходимо использовать противовоспалительные препараты нестероидного типа (НПВП).
Если синовиальный мешок содержит мало жидкости и сильных болей не ощущается, тогда применяют лекарства наружного типа в форме мазей (Диклофенак, Ибупрофен). Их нужно наносить на воспаленный сустав (если кожа не повреждена).
Если симптомы ярко выражены, пациент должен принимать НПВП вовнутрь. Таблетку пьют после еды, чтобы избежать негативных последствий пищеварительной системы.
Лечение бурсита локтевого сустава проводят при помощи:
- Диклофенака.
- Ибупрофена.
- Кетопрофена.
- Нимесулида.
В первые дни лечения могут назначаться и инъекции внутримышечно. Их советуют пациентам с нарушениями желудочно-кишечного тракта. Острые боли глушат внутрисуставными инъекциями НПВП либо гормональными препаратами. Делать их самостоятельно строго запрещено. Внутрисуставный укол может сделать только опытный хирург.
Курс лечения антибиотиками назначают только во время гнойного бурсита.
После устранения острого процесса используют физиопроцедуры:
- сухие прогревания.
- ультрафиолетовое излучение.
УВЧ – процедуры делают одновременно с лечением лекарственными препаратами. Иногда применяют лучевую терапию для получения противовоспалительного и обезболивающего эффекта.
Чтобы катализировать выздоровление, пациенту прописывают комплекс витаминов, препараты с кальцием и иммуностимулирующие средства. Отложения солей кальция растворяют препаратами содержащими магний.
Видео. Лечение бурсита локтевого отростка
Оперативное лечение при бурсите локтевого сустава
Во время сильного обострения из бурсы устраняют экссудат при помощи шприца (аспирируют). Аспирацию осуществляют только в стерильных условиях. В результате удаления экссудата в бурсу потихоньку вводят гормональное средство, устраняющее воспалительный процесс (Кеналог).
Если диагностирован гнойный бурсит, используется дренирование синовиальной полости. Во время оперативного вмешательства проводят маленький разрез на стенке синовиальной сумки. Через проделанное отверстие экссудат спокойно выходит. Иногда в рану вводят трубочку, чтобы она не закрывалась и не блокировала отток жидкости.
Когда идет процесс дренирования, больной лежит в стационаре под строгим наблюдением специалистов. Могут назначаться промывания дренированного участка. Продолжительность дренирования и число промывания определяет лечащий специалист в зависимости от степени болезни.
В запущенных ситуациях, когда патологический процесс в развитии длительное время, стенки синовиальной сумки деформируются, формируют складки и утолщаются.
Нарушенный сустав регулярно воспаляется и не дает возможности делать ежедневную работу. Только специалист расскажет, как правильно лечить локтевой бурсит в таких случаях.
Может быть посоветовано проведение бурсэктомии (устранение синовиальной сумки). При проведении операции сумку удаляют, поверхность отростка локтя сглаживают и зашивают отверстие. Подчас реабилитации в локтевом сочленении возникает новая сумка.
Лечение бурсита локтевого сустава народными средствами
Необходимо сразу сказать, что процесс лечения воспалительного процесса народными способами, который может показаться альтернативным антибиотикам, запрещено назначать себе самостоятельно – нужно обязательно проконсультироваться со специалистом при выборе народных средств.
Они не смогут полностью излечить пациента, однако смогут выступить в качестве дополнительных средств для снятия воспаления и болевых ощущений. Наиболее положительно зарекомендовали себя народные средства для терапии бурсита:
- примочки из спиртовой настойки прополиса. Настойку получают в результате смешивания водки и нескольких грамм травы. Нужно настоять средство в течение 7 дней в хорошо закрытой таре, а после этого приложить к коже.
- мазь из сока алоэ с мёдом. На одну часть сока растения добавляют несколько частей спирта и меда, а сама мазь народного производства наносится на пораженный участок.
- компресс из цветков сирени. Он чуть-чуть отжимается и прикладывается к больному локтю бинтом для снятия воспалительного процесса.
- разогретый сахар-песок на сковородке. Это народное средство помещают в мешок и прикладывают к отекшему месту для устранения припухлости.
Вместе с лечением народными средствами и медикаментами, нужно принимать профилактические меры: правильно разложить вещи на рабочем месте, намного больше отдыхать, снизить физические нагрузки на больной участок, стараться не переохлаждать.




 Артрит (Arthritis, от греческого – arthron – сустав) – воспаление сустава.
Артрит (Arthritis, от греческого – arthron – сустав) – воспаление сустава.


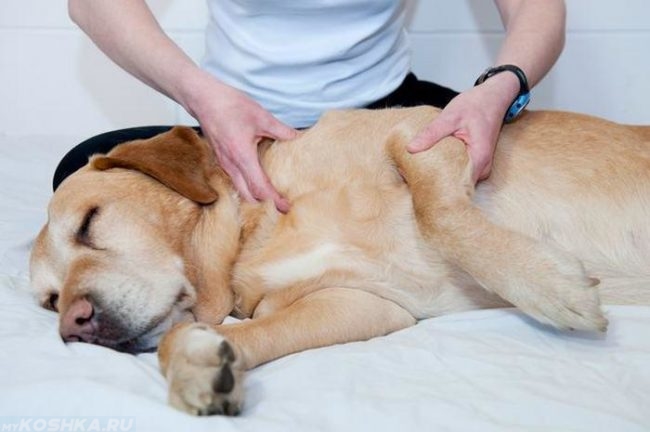






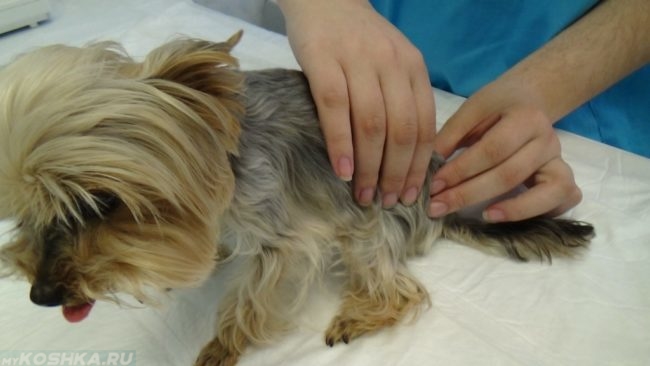

 Нередко термины артроз и артрит путают, а также называют артрозо-артритом. Но эти термины имеют принципиально разное значение и разные заболевания. Объединяет их корень(artron) – означающий сустав. Артрит это воспалительное заболевание сустава (суставов) и воспалительный процесс, так или иначе, воздействует на другие органы и системы всего организма вследствие аутоиммунных (например, ревматологические заболевания, такие как ревматоидный артрит, СКВ) или других нарушений. При обменных нарушениях (например, при подагре или сахарном диабете) поражаются суставы и, в таких случаях применяется термин артропатия. Термин артралгия используется для обозначения болей в суставах различного генеза. Артрозы же или остеоартрозы обозначают дегенеративные изменения в суставах, возникающие в возрасте старше 45-50 лет вследствие естественного износа. Таким образом, принципиальной разницей между артритом и артрозом является то, что артрит воспалительное заболевание, в то время как артроз это дегенеративные изменения в хряще вследствие инволюционных изменений в организме и естественного износа хрящевой ткани суставов.
Нередко термины артроз и артрит путают, а также называют артрозо-артритом. Но эти термины имеют принципиально разное значение и разные заболевания. Объединяет их корень(artron) – означающий сустав. Артрит это воспалительное заболевание сустава (суставов) и воспалительный процесс, так или иначе, воздействует на другие органы и системы всего организма вследствие аутоиммунных (например, ревматологические заболевания, такие как ревматоидный артрит, СКВ) или других нарушений. При обменных нарушениях (например, при подагре или сахарном диабете) поражаются суставы и, в таких случаях применяется термин артропатия. Термин артралгия используется для обозначения болей в суставах различного генеза. Артрозы же или остеоартрозы обозначают дегенеративные изменения в суставах, возникающие в возрасте старше 45-50 лет вследствие естественного износа. Таким образом, принципиальной разницей между артритом и артрозом является то, что артрит воспалительное заболевание, в то время как артроз это дегенеративные изменения в хряще вследствие инволюционных изменений в организме и естественного износа хрящевой ткани суставов.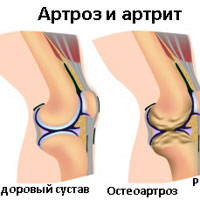 Около 350 миллионов человек во всем мире болеют артритом. Так, например, В США отмечено, что у почти 22 процентов населения(40 миллионов, в том числе 250 тысяч детей) имеется та или иная форма артрита и нередко для обозначения воспалительного процесса в суставах используются другие термины, такие как артралгия, артропатия или артроз.
Около 350 миллионов человек во всем мире болеют артритом. Так, например, В США отмечено, что у почти 22 процентов населения(40 миллионов, в том числе 250 тысяч детей) имеется та или иная форма артрита и нередко для обозначения воспалительного процесса в суставах используются другие термины, такие как артралгия, артропатия или артроз.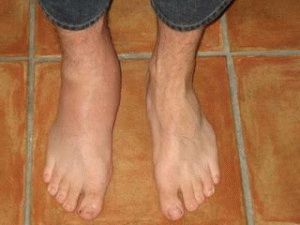





 Тепловую и ультразвуковую процедуру.
Тепловую и ультразвуковую процедуру.


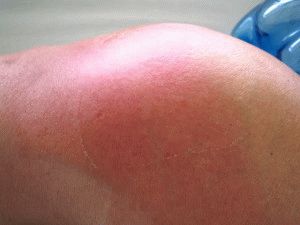





 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »
 3. Дает хорошие результаты в лечении медовый массаж локтя. Медом смазывают сустав и массируют больную область в течение 15 минут. После этого рекомендуют привязать к локтю лист лопуха, утеплить шарфом и оставить до утра.
3. Дает хорошие результаты в лечении медовый массаж локтя. Медом смазывают сустав и массируют больную область в течение 15 минут. После этого рекомендуют привязать к локтю лист лопуха, утеплить шарфом и оставить до утра. 2. Очень хорошо снимает воспаление и боль сок чистотела. Его можно прикладывать к локтю в виде примочек в течение 10 дней. После каждой процедуры локоть нужно смазывать растительным маслом.
2. Очень хорошо снимает воспаление и боль сок чистотела. Его можно прикладывать к локтю в виде примочек в течение 10 дней. После каждой процедуры локоть нужно смазывать растительным маслом.








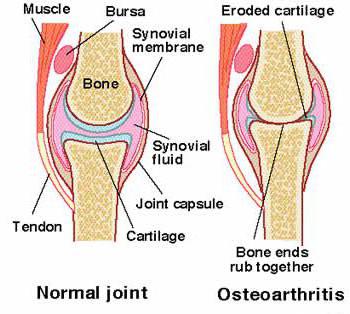
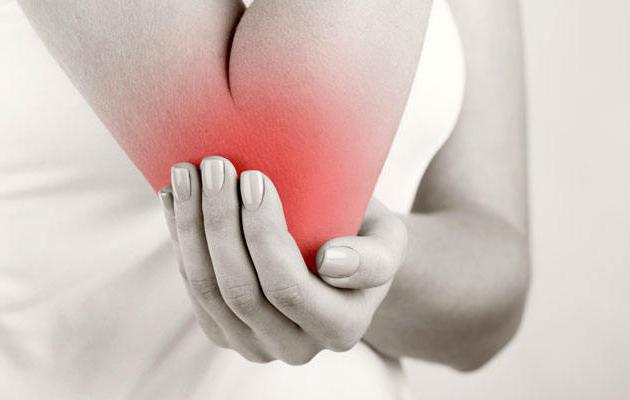
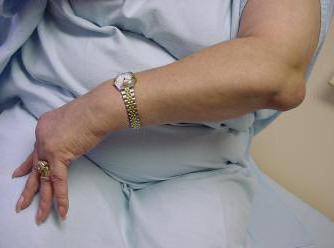




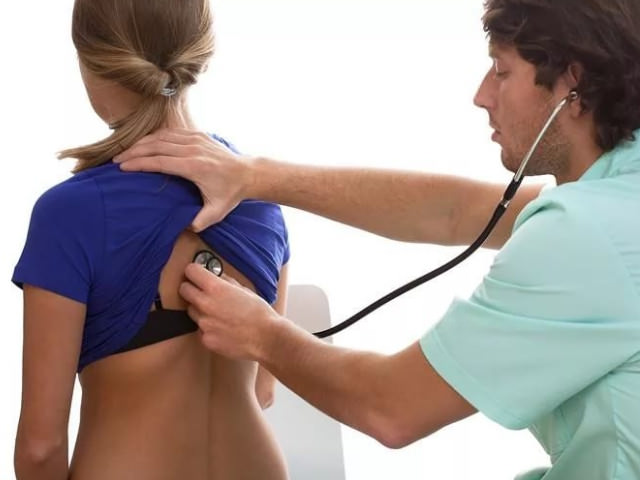

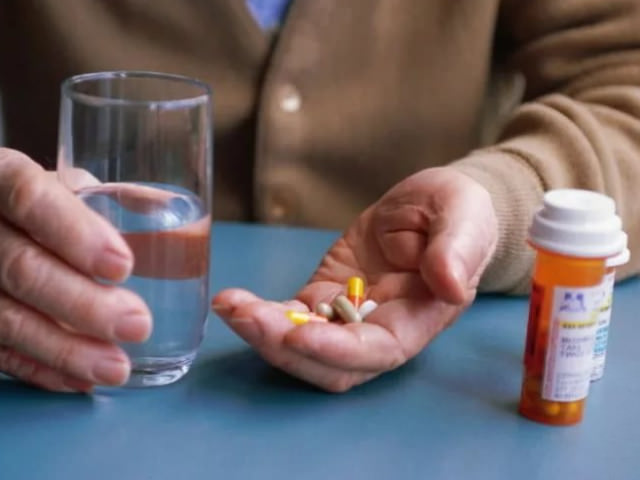












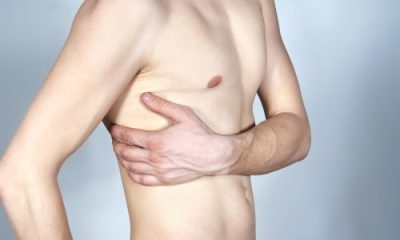

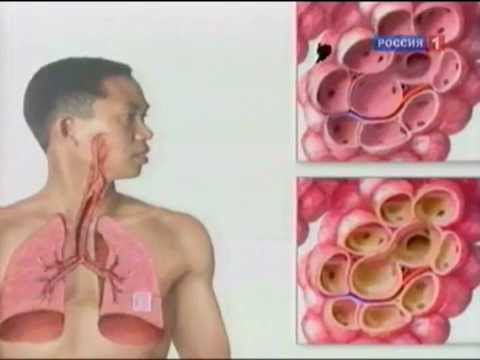














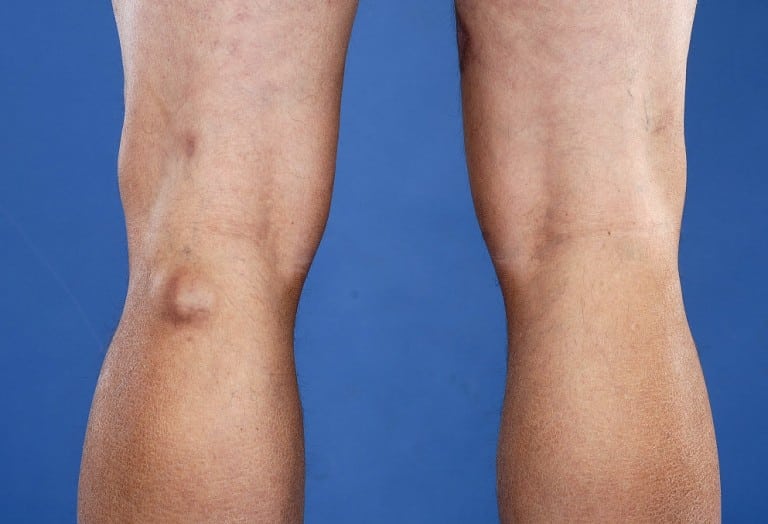
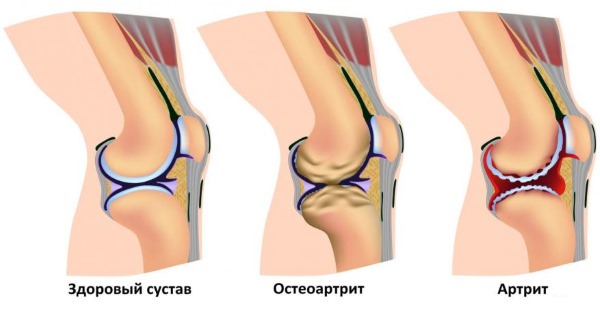




 Лечении суставов желатином
Лечении суставов желатином Лечение суставов с помощью желатина
Лечение суставов с помощью желатина Способ приготовления массы на один курс
Способ приготовления массы на один курс











 Лечение народными средствами может помочь устранить боль и снять отек в колене, если оно опухло и болит при сгибании. Но народные средства не смогут вылечить от первоисточника болезни.
Лечение народными средствами может помочь устранить боль и снять отек в колене, если оно опухло и болит при сгибании. Но народные средства не смогут вылечить от первоисточника болезни. Болит спина в области поясницы – причины и лечение
Болит спина в области поясницы – причины и лечение








 Лечение народными средствами может помочь устранить боль и снять отек в колене, если оно опухло и болит при сгибании. Но народные средства не смогут вылечить от первоисточника болезни.
Лечение народными средствами может помочь устранить боль и снять отек в колене, если оно опухло и болит при сгибании. Но народные средства не смогут вылечить от первоисточника болезни.