Здоровый тазобедренный сустав рентген фото: Рентген тазобедренных суставов – цены, норма, расшифровка, подготовка, противопоказания
Рентген тазобедренных суставов | Столичная медицинская клиника
Стоимость диагностики
Описание рентгеновского снимка врачом (1 снимок)
УЗИ крупных суставов (плечевой/ колленный/ тазобедренный)
Это рентгеновское обследование проводится при болях, нарушении подвижности и воспалительных процессах в области бедер и таза. Поэтому тазобедренные суставы в нашей клинике в Москве исследуются вместе с тазовыми костями.
Заболевания, выявляемые на рентгене бедраСделав рентген, можно выявить следующие заболевания:
- травматические поражения – переломы, трещины, врожденные и приобретенные вывихи;
- воспалительные процессы – артриты, артропатии;
- дисплазии – нарушения развития хрящевой и костной ткани;
- вальгусная деформация – расположение бедренной кости под неправильным углом;
- дегенеративные процессы – артроз, коксартроз, болезни Пертеса и Бехтерева, при которых нарушается подвижность сустава без развития воспаления;
- доброкачественные и злокачественные новообразования;
- нарушения подвижности – контрактуры, возникшие на фоне травм или воспалительных процессов.

Поскольку обследование тазобедренных суставов сочетается с рентгенографией костей таза, процедура проводится после очистки кишечника от каловых масс и газов. Это нужно, чтобы содержимое кишок не искажало картину.
Для этого за пару дней до обследования нужно отказаться от продуктов, вызывающих повышенное газообразование, а накануне рентгенографии и непосредственно перед ней очистить кишечник клизмой.
Как проводится обследованиеДля проведения рентгена тазобедренного сустава больного без одежды кладут на специальный стол.
Снимки делаются в двух проекциях:
- Прямой – пациент укладывается на спину. Ноги раздвинуты, а стопы повернуты внутрь. В некоторых случаях снимок делается в положении на спине.
- Боковой – пациент лежит на боку, вытянув ноги и не шевелясь.
Процедура проста и безболезненна. Ее длительность – примерно 10 минут.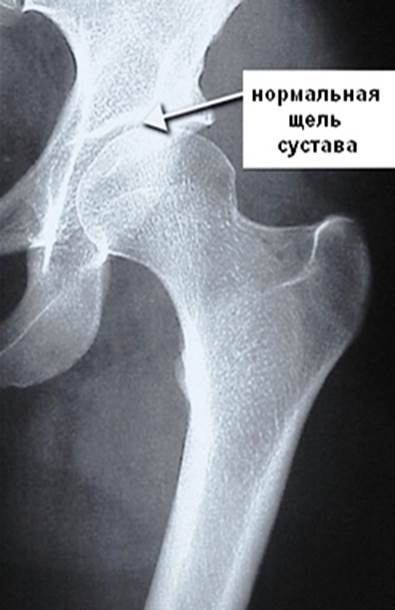 Цена обследования невелика, а информативность очень высокая. По окончании процедуры пациент получает снимок, который нужно будет показать врачу, занимающемуся лечением выявленных патологий.
Цена обследования невелика, а информативность очень высокая. По окончании процедуры пациент получает снимок, который нужно будет показать врачу, занимающемуся лечением выявленных патологий.
Поделиться в соц. сетях:
Рентген тазобедренного сустава в Москве – сделать рентгенографию сустава таза по оптимальной цене
Скидка 50% на прием врача после диагностики по промокоду “МРТ50” для пациентов первый раз посетивших клинику – только 7 дней после исследования.
Цены
Название | Цена | |
|---|---|---|
| Рентгенография тазобедренного сустава (1 проекция) | 2 000 ₽ |
Для обследования суставов применяются несколько методов диагностики: УЗИ, МРТ и рентген.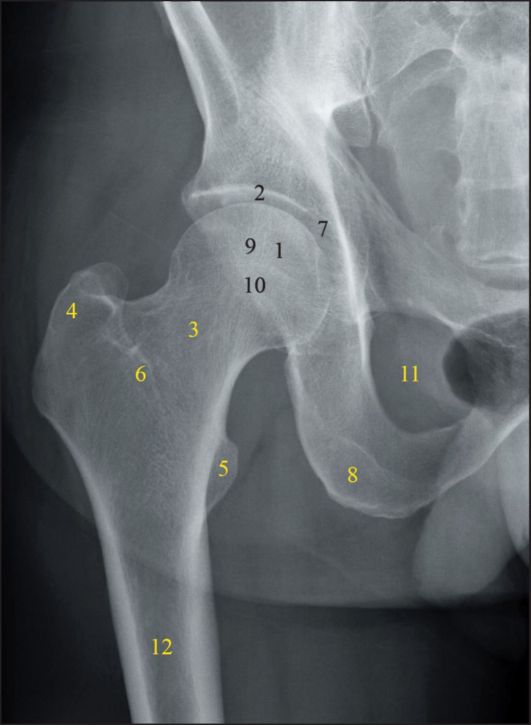 Каждый из них имеет свои преимущества и особенности применения. Рентген тазобедренного сустава – одна из первых рекомендаций врача при обращении пациента с подозрениями на заболевания или травмы костных структур таза и бедра.
Каждый из них имеет свои преимущества и особенности применения. Рентген тазобедренного сустава – одна из первых рекомендаций врача при обращении пациента с подозрениями на заболевания или травмы костных структур таза и бедра.
Что покажет обследование
Тазобедренный сустав – самый крупный и один из самых сложных суставов у человека. Это подвижное соединение тазовых и бедренных костей с большой амплитудой движений и нагрузкой. В нем часто возникают травмы и заболевания, которые способны серьезно усложнить жизнь болью или ограниченной подвижностью.
Чтобы определить в чем причина жалоб, обследовать сам сустав и окружающие ткани (кости таза, копчик, крестец) делается рентгенография тазобедренного сустава.
На снимке будут видны:
- Повреждения кости из-за травм – переломы, трещины.
- Костные отломки и их смещение.
- Деформация кости бедра из-за болезней или травм: кистозное перерождение, артроз, асептический некроз головки бедра, опухоль кости или метастазы.

- Врожденные или приобретенные патологии: дисплазия гипоплазия, несоответствие поверхностей сустава.
- Изменения в суставе при нарушениях обмена веществ (подагра, остеопороз).
- Воспалительные процессы в суставе или кости: артрит остеомиелит.
- Опухоли, кисты в суставе, вторичное поражение метастазами.
Рентген (в том числе таза и тазобедренных суставов) – исследование наиболее информативное в отношении костных тканей. Оно не позволяет оценить функцию сустава, состояние и структуру мягких тканей в нем, но служит хорошим дополнением для УЗИ, МРТ, артроскопии и биопсии сустава при необходимости изучить его детально.
Показания
Сделать рентген тазобедренного сустава порекомендуют при:
- Травмах, переломах, вывихах, деформации сустава.
- Боли, возникающей в покое или при движении.
- Ограниченной амплитуде движения.
- Отечности и покраснении кожи в области бедра и таза.

- Врожденных аномалиях развития.
- Подозрениях на опухоли и их метастазы, дегенеративные заболевания кости бедра (асептический некроз головки бедра), артрит, остеомиелит и другие.
Рентген сустава таза также необходим при планировании операции эндопротезирования сустава (замены сустава протезом) и для оценки ее результатов пройденного курса терапии или хирургического вмешательства.
Противопоказания
Не рекомендуется делать рентгенографию тазобедренного сустава при:
- Беременности или лактации – облучение, хоть и с безопасной дозой, может нарушить внутриутробное развитие плода или привести к прекращению лактации.
- Возрасте пациента до 15 лет (периода активного роста).
- Тяжелом состоянии пациента – больших кровопотерях, болевом шоке.
- Неоднократно сделанном рентгене в течение предыдущего года или нескольких месяцев.
Также может быть риск применения контрастного вещества при рентгене. В его основе йод, что не желательно при заболеваниях щитовидной железы, аллергии на йод, тяжелой степени почечной и печеночной недостаточности, тяжелой форме сахарного диабета.
В его основе йод, что не желательно при заболеваниях щитовидной железы, аллергии на йод, тяжелой степени почечной и печеночной недостаточности, тяжелой форме сахарного диабета.
Подготовка к рентгену тазобедренного сустава
Область исследования находится около кишечника, поэтому для проведения исследования рекомендуется подготовка для уменьшения газообразования в нем. Для этого рекомендуется:
- Откорректировать рацион – исключить из него продукты, способствующие метеоризму: бобовые, капусту, черный хлеб, молочные продукты.
- Принимать активированный уголь или другие адсорбенты накануне.
- Очистить кишечник перед процедурой (естественным путем, с клизмой или слабительным).
При рентгене с контрастом можно заранее сделать тестирование для исключения аллергии. Врач, назначая процедуру, расскажет о правилах подготовки детально.
Как делают рентген тазобедренного сустава
От пациента потребуется снять плотную одежду и сохранять полную неподвижность во время работы аппарата.
Длительность процедуры порядка 15 минут. Рентген тазобедренного сустава делается в двух проекциях:
- Прямой – лежа на спине, с вывернутыми стопами ног повернуты внутрь или на животе с приподнятым на валике здоровым бедром.
- Боковой – лежа на спине с согнутыми ногами или сидя с отведенной в сторону ногой.
Существенно упрощает исследование рентгенографический аппарат, детекторы которого могут поворачиваться под разными углами к пациенту. На нем можно проще провести рентген для людей с ограниченной подвижностью, пациентов в кресле-каталке, пожилых. Именно такой цифровой рентгенаппарат Brivo XR575 фирмы GE Healthcare в лечебно-диагностическом центре «Кутузовский». Обследование пройдет без боли и вреда для организма благодаря минимальному уровню облучения.
На снимках визуализируется сустав и бедренная кость, а также кости таза – крестцово-подвздошное сочленение. Они записываются на цифровой носитель, в дальнейшем их анализирует лечащий врач.
Ищите, где сделать рентген тазобедренного сустава в Москве? Пройти обследование на современном оборудовании нового поколения можно в медицинском центре «Кутузовский». В клинике работает высокопрофессиональный коллектив из кандидатов медицинских наук и врачей высшей категории. Получить консультацию, сделать рентген и другие назначенные врачом процедуры можно в любое удобное время – клиника работает ежедневно.
Уточнить, сколько стоит рентген тазобедренного сустава можно уточнить в прайсе на сайте, а записаться на прием по телефону: +7 (495) 478-10-03.
Рентген тазобедренного сустава – сделать рентген тазобедренного сустава в клинико-диагностическом центре Альфа-Центр Здоровья
Цифровой рентген тазобедренного сустава позволяет выявить дегенеративные, воспалительные процессы, а также изучить локализацию и характер травм. Направление на исследование выписывает травматолог, ревматолог, хирург.
Цифровая рентгенография тазобедренного сустава является современной альтернативой аналоговой: она выгодно отличается возможностью регулирования лучевой нагрузки и удобством обработки результатов.
В мурманской клинике «Альфа-Центр Здоровья» вас ждет вежливый персонал, возможность обслуживания без очереди, в любой день недели. У нас можно сделать рентген тазобедренного сустава, а также получить консультацию профильного специалиста максимально оперативно.
Показания
Тазобедренный сустав представляет собой сочленение, которое образовано суставной поверхностью бедренной кости и впадиной тазовой кости. Рентген данной анатомической области проводится по следующим показаниям:
- боль в суставе;
- опухание и отечность нижней конечности;
- кровоизлияние в сустав;
- полное или частичное ограничение подвижности;
- травмы связочного аппарата, переломы, вывихи и подвывихи сустава.
Рентгеновское исследование применяется при диагностике воспалительных процессов, дегенеративных заболеваний. Данный метод используется при подозрениях на дисплазию тазобедренного сустава, перелом шейки бедра и коксартроз. Он удобен и для контроля эффективности назначенного лечения: низкая лучевая нагрузка при цифровом рентгене позволяет выполнить несколько исследований на протяжении года — как взрослому пациенту, так и ребенку.
Он удобен и для контроля эффективности назначенного лечения: низкая лучевая нагрузка при цифровом рентгене позволяет выполнить несколько исследований на протяжении года — как взрослому пациенту, так и ребенку.
Проведение процедуры
Обычно проводится рентген тазобедренного сустава в двух проекциях — прямой и боковой. Пациент принимает положение, указанное лаборантом, и не двигается в течение нескольких секунд. Затем меняет позу, чтобы можно было сделать снимок в другой проекции.
Проведение рентгеновского исследования занимает не более 15 минут. Результаты рентгенографии формируются в оцифрованном виде.
Расшифровка рентгенограмм
Рентген показывает врачу особенности анатомического строения тазобедренного сустава и костей таза:
- тела, головки и шейки бедренной кости;
- тазовых костей;
- копчика и крестца.
В процессе расшифровки снимков с рентгена врач оценивает состояние костных структур прилегающих мягких тканей.
Сделать рентген тазобедренного сустава в Мурманске
Платный рентген тазобедренного сустава в мурманской клинике «Альфа-Центр Здоровья» выполняют опытные специалисты лучевой диагностики. Узнать правила подготовки к диагностической процедуре, особенности ее проведения можно во время записи на прием. Чтобы снизить стоимость платных услуг на 7-20%, рекомендуем оформить «Депозитный договор» или воспользоваться комплексными программами обследования.
Рентген тазобедренного сустава ребенку в сети клиник в Самаре
У детей костно-мышечная система гораздо более гибкая и имеет свои уникальные характеристики. У маленьких детей преобладает хрящевая ткань над костной, что является плацдармом для развития вывихов. Педиатры часто наблюдают детей с врожденной дисплазией бедра, которая требует обязательного лечения.
В раннем возрасте выявить патологию костно-мышечной системы, в том числе тазобедренного сустава, довольно сложно, и для подтверждения диагноза врачи часто предлагают сделать рентген тазобедренного сустава ребенку.
Многих родителей настораживает данный метод исследования, так как они считают его опасным и вредным для своих детей. Действительно, частое Rg-облучение может принести значительный вред здоровью ребенка, поэтому в клинике «Альфа-Центр Здоровья» Самаре рентген тазобедренного сустава ребенку назначается строго по определенным показаниям согласно приказу МЗ РФ.
По этому же приказу становится видно, что однократное облучение детей во время рентгена, доза которого составляет от 0.1 до 0.5 мЗв (в зависимости от аппарата), не является вредным. Для сравнения, доза облучения от работающих бытовых приборов гораздо выше, чем доза однократного рентгеновского облучения.
В нашей клинике работают опытные специалисты, которые имеют диплом в сфере педиатрии. Мало просто сделать рентгеновский снимок, необходимо правильно расшифровать его с учетом возраста ребенка, его индивидуальных особенностей. Наши врачи используют различные схемы для интерпретации полученного рентгеновского снимка. В нашей клинике можно также записаться на консультацию к детскому врачу педиатру.
В нашей клинике можно также записаться на консультацию к детскому врачу педиатру.
Мы гарантируем безопасность ребенка во время рентгенологического исследования благодаря:
- Высокой квалификации персонала, который умеет находить общий язык с детьми; Нам не придется делать несколько дополнительных снимков только потому, что ребенок боялся и не мог лежать спокойно;
- Мы сразу же правильно укладываем ребенка в зависимости от задач, поставленных перед рентгенологом;
- Мы надеваем специальные фартуки и воротники, чтобы защитить внутренние органы ребенка, в том числе и половые;
- Мы всегда думаем о безопасности ребенка и его комфорте, поэтому во время исследования при необходимости рядом с ним находятся родители, которым также надевают специальные защитные фартуки.
Подготовка к рентгену тазобедренного сустава ребенку
Рентгенография тазобедренного сустава не требует проведения специальных подготовительных мероприятий.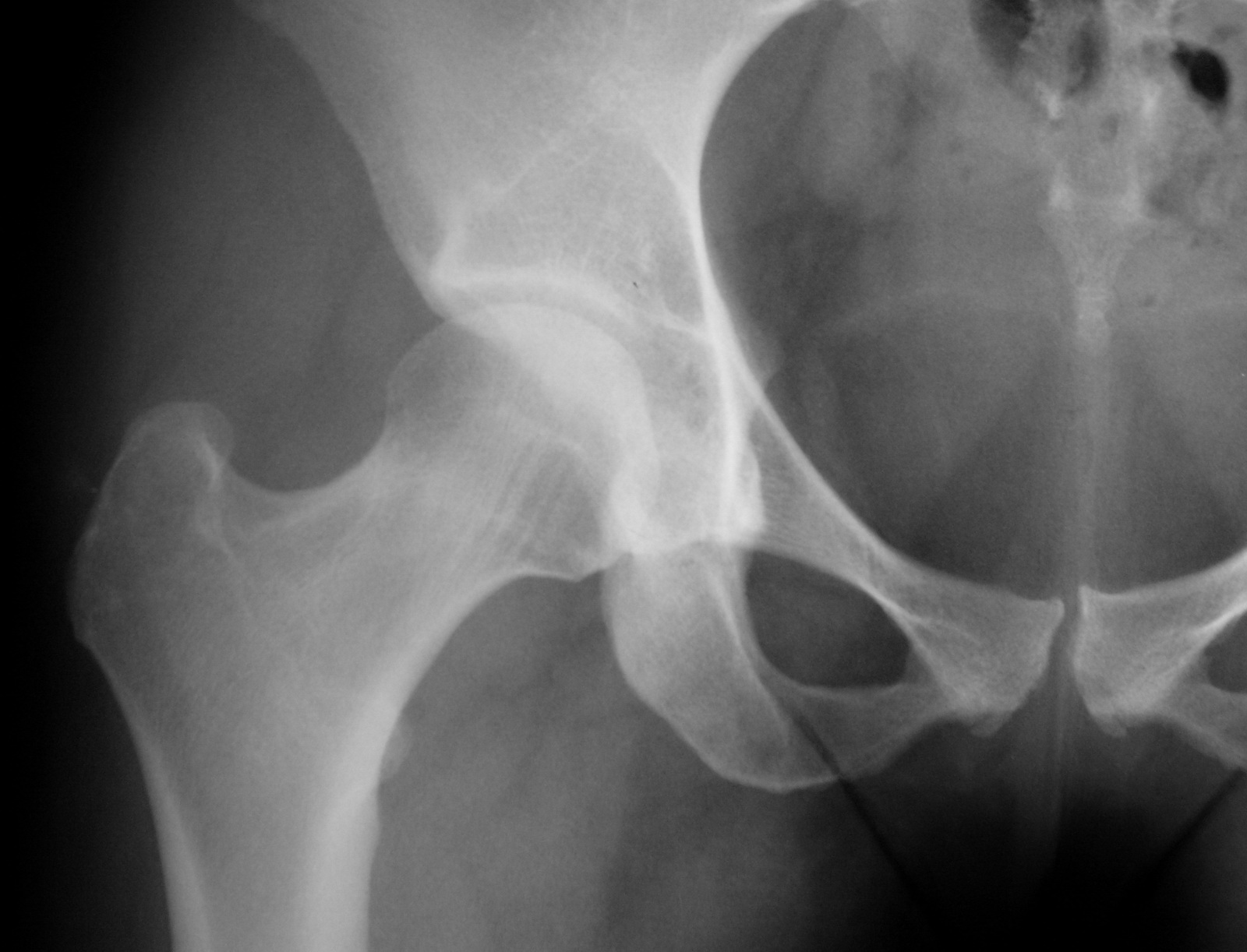 По возможности стоит заранее рассказать малышу, что с ним будет происходить, для чего это исследование, чтобы он не боялся.
По возможности стоит заранее рассказать малышу, что с ним будет происходить, для чего это исследование, чтобы он не боялся.
Цена рентгена тазобедренного сустава ребенку может меняться в зависимости от действующих акций и скидок, поэтому окончательную стоимость процедуры стоит узнавать в день исследования у администратора клиники.
Противопоказания к проведению рентгена тазобедренного сустава ребенку
Если проводится обычный рентген без специальных проб, то противопоказаний к процедуре практически не существует при условии соблюдения доз облучения, рекомендованных МЗ РФ.
Любые другие противопоказания выявляются лечащим врачом в каждом конкретном случае отдельно. Мы всегда практикуем индивидуальный подход, ставя во главу угла безопасность маленького пациента.
Если ранее вы уже делали рентген тазобедренного сустава ребенку, желательно при себе иметь его результаты – это поможет нам корректно отследить динамику произошедших изменений. Мы гарантируем высокое качество диагностики, внимательное отношение специалиста к вашей проблеме, быструю обработку результатов и доступные цены на рентген.
Мы гарантируем высокое качество диагностики, внимательное отношение специалиста к вашей проблеме, быструю обработку результатов и доступные цены на рентген.
Врач травматолог-ортопед отвечает на часто задаваемые вопросы
У молодых родителей всегда много вопросов по поводу развития их ребенка. Мы задали самые часто встречающиеся вопросы травматологу-ортопеду «ЕвроМед клиники» Дмитрию Олеговичу Сагдееву.
— Маленького ребенка рекомендуют довольно часто показывать врачу-ортопеду: в месяц, в три месяца, в шесть месяцев, в год… С чем это связано, что именно оценивает ортопед?
— Ортопед смотрит, как развивается опорно-двигательная система ребенка в периоды его активного развития, чтобы вовремя заметить возможные отклонения в ее развитии и скорректировать их. На раннем сроке – в месяц — делаем УЗИ тазобедренных суставов, чтобы не пропустить какую-либо врожденную патологию. В три-четыре месяца УЗИ повторяем для контроля, чтобы увидеть динамику развития сустава.
По результатам ультразвукового исследования врач может заподозрить нарушения формирования и динамики развития тазобедренного сустава.
Врач ультразвуковой диагностики оценивает формирование сустав по специальной шкале (шкале Графа), и далее уже ортопед определяет, требуются ли коррекция лечебной гимнастикой, нужны ли какие-либо физиопроцедуры и т.д.
Чем раньше будут выявлены отклонения в развитии ребенка, тем эффективнее будет лечение.
Примерно в шесть месяцев ребенок начинает садиться, потом он будет вставать, пойдет, и важно знать, как у него сформирован тазобедренный сустав и, если есть нарушения, успеть исправить их до этого момента.
Дисплазия тазобедренного сустава — это нарушение формирования тазобедренного сустава, которое в тяжелых формах приводит к формированию подвывиха или вывиха головки бедренной кости.
— При обнаружении дисплазии тазобедренного сустава обычно назначают ношение ортопедических конструкций: подушки Фрейка, шины Виленского и т. п. Выглядят они довольно пугающе, и родители боятся, что ребенку будет в них некомфортно.
п. Выглядят они довольно пугающе, и родители боятся, что ребенку будет в них некомфортно.
— Ребенок не будет испытывать дискомфорт. У него еще нет устойчивого понимания, в каком положении должны находиться его нижние конечности поэтому конструкция ему мешать не будет.
При этом, благодаря воздействию этих конструкций ноги ребенка расположены под определенным углом, и в этом положении головка бедренной кости центрируется во впадину, она находится в правильном положении, с нее снимается всякая деформирующая нагрузка, что позволяет суставу правильно развиваться. Если же этого не сделать, то на головку бедренной кости будет оказываться постоянная деформирующая нагрузка, что в конечном итоге повлечет за собой подвывих и вывих бедра. Это будет уже тяжелая степень дисплазии тазобедренного сустава.
— Помимо дисплазии, на УЗИ всегда смотрят формирование ядер окостенения в тазобедренном суставе. Почему нам так важно их правильное развитие?
— Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
— А сидеть можно?
— С замедленными темпами оссификации (окостенения, формирования костей) сидеть не запрещается, при условии, что нормально сформирована крыша вертлужной впадины, головка бедренной кости центрирована. Это определяется по УЗИ.
— Что влияет на формирование ядер окостенения, каким образом можно стимулировать их развитие?
— В первую очередь – активность. Поэтому мы рекомендуем заниматься с ребенком лечебной гимнастикой сразу с рождения.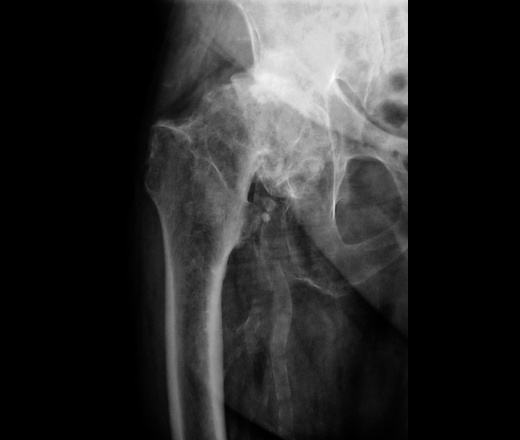 Маме нужно ежедневно делать с ребенком гимнастику. Причем важно, что это должна быть обычная нагрузка, так называемая статическая – когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендую набирающую сейчас популярность «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. Такие упражнения способствуют перенапряжению формирующегося мышечно-связочного аппарата ребенка, и создают высокий риск травмы: от растяжения до вывиха с разрывом связок сустава.
Маме нужно ежедневно делать с ребенком гимнастику. Причем важно, что это должна быть обычная нагрузка, так называемая статическая – когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендую набирающую сейчас популярность «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. Такие упражнения способствуют перенапряжению формирующегося мышечно-связочного аппарата ребенка, и создают высокий риск травмы: от растяжения до вывиха с разрывом связок сустава.
С 2,5 месяцев ребенку можно и даже нужно посещать бассейн. Индивидуальные занятия с тренером в воде очень полезны для развития опорно-двигательного аппарата, сердечно-сосудистой и дыхательной систем, тренировки мышц, укрепления иммунитета.
Как вспомогательная процедура полезен массаж.
Также необходим витамин Д, он стимулирует развитие костной ткани. Витамин Д рекомендуется давать практически всем детям до двух лет, а некоторым – и позже. Этот вопрос решается совместно педиатром и ортопедом, врачи подбирают дозировку препарата и длительность его приема. В нашем регионе мало солнечного света, что провоцирует дефицит витамина Д практически у всех детей, что приводит к рахиту. В Сибири у большинства детей, не принимающих витамин Д, присутствуют в той или иной степени проявления рахита.
Этот вопрос решается совместно педиатром и ортопедом, врачи подбирают дозировку препарата и длительность его приема. В нашем регионе мало солнечного света, что провоцирует дефицит витамина Д практически у всех детей, что приводит к рахиту. В Сибири у большинства детей, не принимающих витамин Д, присутствуют в той или иной степени проявления рахита.
При наличии показаний врач может назначить физиолечение: магнитотерапию, электрофорез, аппликации с полиминеральными грязевыми салфетками. Это эффективные методики, проверенные временем.
— Врачи говорят, что ребенка нельзя сажать до того, как он сядет сам, ставить, стимулировать на раннее стояние, хождение. С чем это связано?
— Это связано с тем, что у маленького ребенка опорно-двигательная система еще незрелая, и она, и центральная нервная система не готовы к активным осевым нагрузкам. Если мы начинаем ребенка активно вертикализировать, стимулировать его на то, чтобы он сидел, стоял, это может привести к деформации позвоночника, нарушению формирования суставов. На старте они должны развиваться без осевых нагрузок, так заложено природой. Системы, и, в первую очередь, – центральная нервная система, должны созреть, чтобы сигнал от мозга от, так сказать, «центрального компьютера» на периферию доходил неискаженным и ответ, от периферии к центру, тоже был адекватным. Не надо торопиться. Когда эти структуры будут готовы, ребенок сам и сядет, и поползет, и встанет.
На старте они должны развиваться без осевых нагрузок, так заложено природой. Системы, и, в первую очередь, – центральная нервная система, должны созреть, чтобы сигнал от мозга от, так сказать, «центрального компьютера» на периферию доходил неискаженным и ответ, от периферии к центру, тоже был адекватным. Не надо торопиться. Когда эти структуры будут готовы, ребенок сам и сядет, и поползет, и встанет.
— Какие существуют возрастные нормы, когда ребенок садится, встает?
— Определенные нормы, действительно, есть, но не надо слишком акцентировать на них свое внимание. Каждый ребенок развивается по своей индивидуальной программе, не надо подгонять всех под один стандарт. Чтобы оценить его развитие, нужно учитывать множество разных обстоятельств, начиная от особенностей течения беременности и рождения ребенка. Сроки и нормы нужны, я думаю, больше врачам, чтобы адекватно оценить, правильно ли развивается ребенок или нет, и, если есть задержка, вовремя это увидеть и помочь малышу.
Садиться дети начинают примерно в полгода, ползать – в 7-8 месяцев. Классическое развитие: ребенок сначала сел, потом пополз, потом начинает вставать, передвигаться с опорой. Потом, когда почувствовал, что готов, отрывается от опоры и делает первые самостоятельные шаги. Это происходит тогда, когда созрел опорно-двигательный аппарат, адаптировались центральная нервная система, вестибулярный аппарат. И все эти системы научились корректно работать вместе.
Некоторые дети начинают ползать раньше, чем садиться, кто-то – встанет раньше, чем поползет. Бывает, что вообще не ползает ребенок, а сразу встал и пошел. Все это особенности индивидуального развития.
— Чем плохи такие приспособления, как ходунки, позволяющие ребенку «пойти» намного раньше, развлекающие его?
— Ходунки сбивают «программу» правильного взаимодействия между центральной нервной системы, вестибулярным аппаратом и опорно-двигательным аппаратом.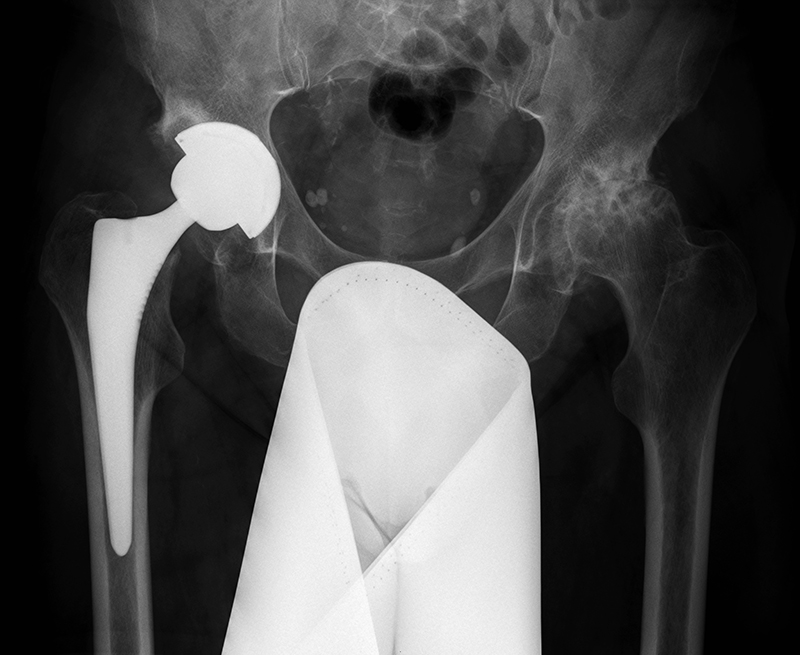 В ходунках ребенок занимает неестественное положение, он же не делает в них полноценный шаг, а просто висит, отталкивается носочками и передвигается в пространстве. Его мозг и мышцы запоминают эту некорректную программу вертикального положения и передвижения, и впоследствии, когда ребенок пытается начать ходить уже без ходунков, у него срабатывают эти некорректные установки, включаются не те группы мышц, которые должны его удерживать в вертикальном положении, и ребенок падает. После ходунков ребенку очень сложно удерживать равновесие самостоятельно, впоследствии достаточно трудно это скорректировать.
В ходунках ребенок занимает неестественное положение, он же не делает в них полноценный шаг, а просто висит, отталкивается носочками и передвигается в пространстве. Его мозг и мышцы запоминают эту некорректную программу вертикального положения и передвижения, и впоследствии, когда ребенок пытается начать ходить уже без ходунков, у него срабатывают эти некорректные установки, включаются не те группы мышц, которые должны его удерживать в вертикальном положении, и ребенок падает. После ходунков ребенку очень сложно удерживать равновесие самостоятельно, впоследствии достаточно трудно это скорректировать.
— Еще одна проблема, связанная с тем, что ребенка начали ставить до того, как он был готов, — плоскостопие. Верно?
— Плоскостопие бывает врожденным и функциональным (приобретенным).
Если ребенка ставят слишком рано, у него может развиться неправильная установка стопы. И нередко в результате врачи ставят диагноз плоско-вальгусной деформации стоп. Эта плоско-вальгусная установка стоп обычно не патологическая. На осмотре доктор определяет, подвижная или ригидная (малоподвижная) стопа, и, если стопа подвижная, легко выводится в положение коррекции, тогда мы не говорим о деформации, это просто неправильная установка, которая корректируется лечебной гимнастикой, правильным распределением нагрузок.
Эта плоско-вальгусная установка стоп обычно не патологическая. На осмотре доктор определяет, подвижная или ригидная (малоподвижная) стопа, и, если стопа подвижная, легко выводится в положение коррекции, тогда мы не говорим о деформации, это просто неправильная установка, которая корректируется лечебной гимнастикой, правильным распределением нагрузок.
Все эти установки, на которые жалуются мамы: загребание носками, кажущееся искривление конечностей, — это следствие перехода ребенка из горизонтального положения в вертикальное и приспособления его к прямохождению. Во время внутриутробного периода развития плод плотно «упакован» внутри матки: руки прижаты к телу, а ноги сложены довольно неестественным для человека образом – стопы повернуты внутрь, кости голени и бедра тоже скручены внутрь, а бедра в тазобедренных суставах, наоборот, максимально разворачиваются наружу. Когда малыш только учится стоять, неправильное положение стоп незаметно, поскольку, разворот его ножек в тазобедренных суставах и скручивание костей бедер и голеней произошло в противоположных направлениях – то есть они скомпенсировали друг друга, и стопы встают как бы прямо.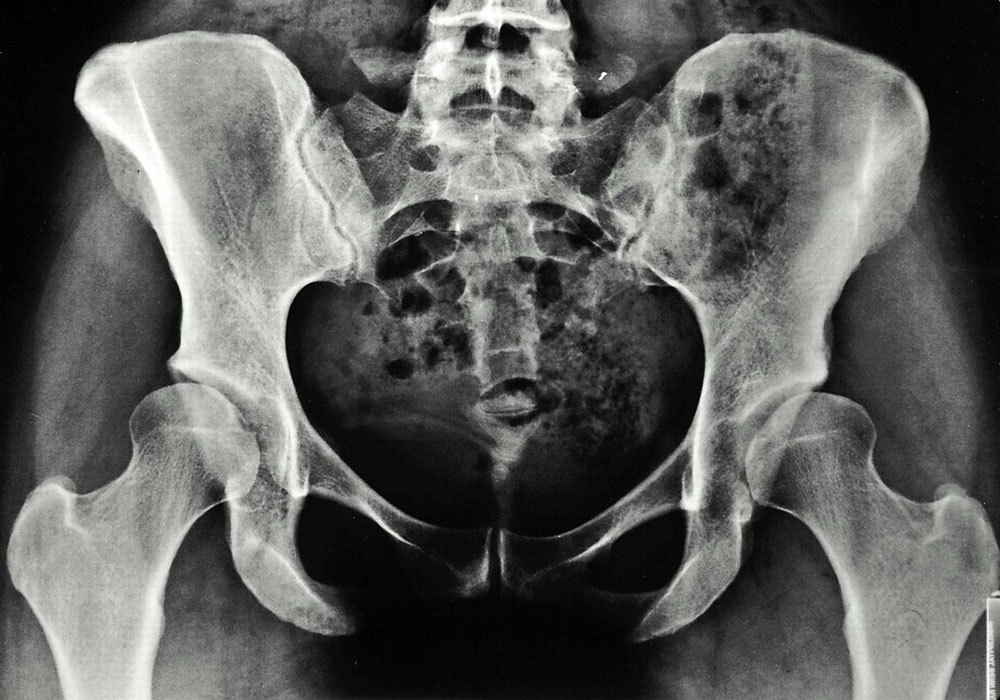 Потом начинает изменяться соотношение в тазобедренном суставе – головка бедра центрируется, и это происходит немного быстрее, чем изменение ротации костей голеней. И в этот период родители замечают «косолапость» и начинают переживать. Но на самом деле, в большинстве случаев, это абсолютно нормальный этап развития, и паниковать, что ребенок как-то ходит неровно, не так ногу ставит, не нужно. Природа умна, она предусмотрела весь механизм развития нижних конечностей, и вмешиваться в этот процесс не стоит. Разумеется, если вас это беспокоит, то имеет смысл обратиться к врачу, чтобы он определил, эти изменения физиологичные или патологические. Если патология – лечим, если физиология – лечить не нужно.
Потом начинает изменяться соотношение в тазобедренном суставе – головка бедра центрируется, и это происходит немного быстрее, чем изменение ротации костей голеней. И в этот период родители замечают «косолапость» и начинают переживать. Но на самом деле, в большинстве случаев, это абсолютно нормальный этап развития, и паниковать, что ребенок как-то ходит неровно, не так ногу ставит, не нужно. Природа умна, она предусмотрела весь механизм развития нижних конечностей, и вмешиваться в этот процесс не стоит. Разумеется, если вас это беспокоит, то имеет смысл обратиться к врачу, чтобы он определил, эти изменения физиологичные или патологические. Если патология – лечим, если физиология – лечить не нужно.
Для профилактики неправильной установки стопы необходима пассивная лечебная гимнастика, выбор правильного ортопедического режима.
Маленький ребенок еще не может активно выполнять прямые пожелания родителей и заниматься гимнастикой сам, поэтому на этом этапе рекомендуется пассивное воздействие: хождение босиком по неровным поверхностям, по траве, по песку, по камешкам (разумеется, следим, чтобы ребенок не травмировался, чтобы поверхности были безопасные).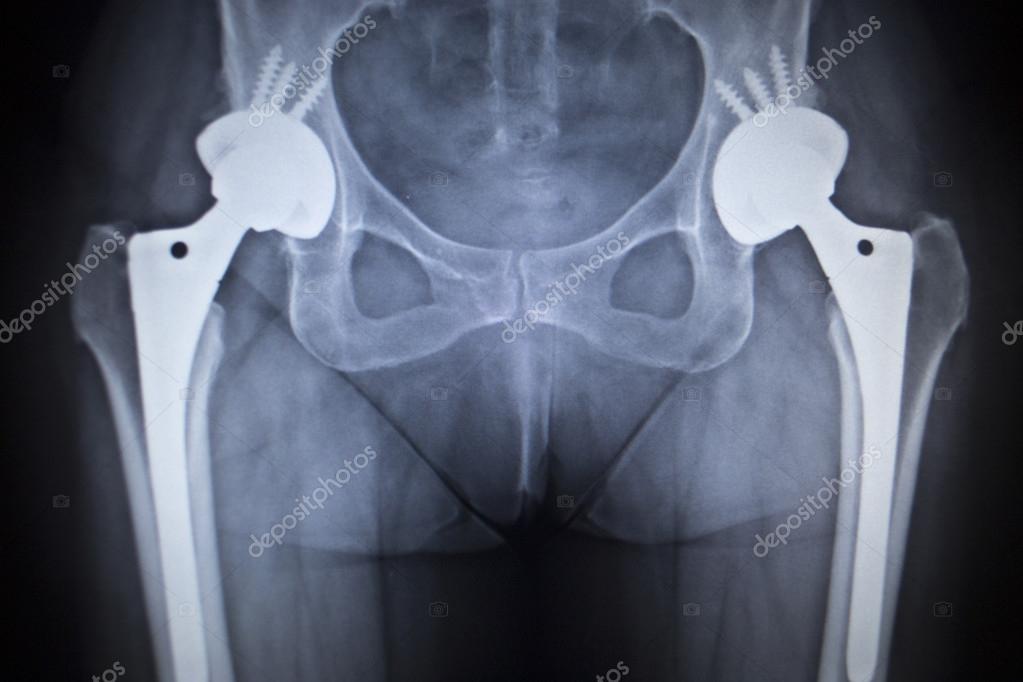 По мере взросления ребенка (примерно после трех лет) переходим к активным занятиям лечебной физкультурой в игровой форме. Например, умываться бежим на пяточках, завтракать – на носочках, в спальню идем, как пингвинчик, мультики смотреть, как мишка. Старайтесь, чтобы ребенку было интересно этим заниматься, и тогда он привыкнет и с удовольствием будет выполнять упражнения сам.
По мере взросления ребенка (примерно после трех лет) переходим к активным занятиям лечебной физкультурой в игровой форме. Например, умываться бежим на пяточках, завтракать – на носочках, в спальню идем, как пингвинчик, мультики смотреть, как мишка. Старайтесь, чтобы ребенку было интересно этим заниматься, и тогда он привыкнет и с удовольствием будет выполнять упражнения сам.
Важен для правильной установки стопы и подбор обуви. Обувь должна быть легкая, с эластичной подошвой, супинатором — выложенным сводом. Если свод на подошве выложен, никаких дополнительных стелек не надо (если врач не прописал). Высота башмачка – до лодыжки (высокие берцы покупать не надо), чтобы голеностоп свободно работал, и могли правильно развиваться короткие мышцы голени – те самые, которые удерживают поперечный и продольный свод стопы.
Для ребенка, начинающего ходить, оптимально, чтобы в обуви были закрытые пяточка и носок – так защищаются пальцы ног от возможных травм, если ребенок запнется.
— Настоящее плоскостопие лечится иначе?
— Да, «настоящее» плоскостопие гимнастикой не вылечить. Если это врожденное плоскостопие, то оно лечится довольно сложно и многоэтапно. Существует множество хирургических методик, которые врач подбирает в зависимости от тяжести случая и его особенностей. Лечение начинается с этапных гипсовых повязок. Есть малоинвазивные оперативные пособия на сухожильно-связочном аппарате с последующим использованием специальных приспособлений – брейсов. Также есть различные оперативные пособия, связанные с вмешательством на суставах стопы, направленные на коррекцию соотношения костей стопы и устранением плоско-вальгусной деформации.
— Почему надо лечить плоскостопие и косолапость?
— Потому что эти нарушения ведут за собой деформацию всего скелета. Снизу вверх, как снежный ком, идут нарушения. Неправильная опора приводит к неправильной установке бедра, изменяется положение таза, страдают коленные суставы, получающие измененную нагрузку. Чтобы выровнять нагрузку на коленный сустав начинает ротироваться бедро, пытаясь вывести какое-то опорное положение. Бедро развернулось, начало вывихиваться из тазобедренного сустава. Чтобы ему не дать вывихнуться, наклонился таз. Наклонился таз – изменился угол наклона позвоночника. Соответственно, изогнулся позвоночник, чтобы голову оставить ровно. В результате: грубые нарушения походки и всего опорно-двигательного аппарата, сколиотические деформации со стороны позвоночника. Угрозы жизни эти состояния не представляют, но качество жизни у человека с ортопедическими проблемами очень сильно страдает.
Чтобы выровнять нагрузку на коленный сустав начинает ротироваться бедро, пытаясь вывести какое-то опорное положение. Бедро развернулось, начало вывихиваться из тазобедренного сустава. Чтобы ему не дать вывихнуться, наклонился таз. Наклонился таз – изменился угол наклона позвоночника. Соответственно, изогнулся позвоночник, чтобы голову оставить ровно. В результате: грубые нарушения походки и всего опорно-двигательного аппарата, сколиотические деформации со стороны позвоночника. Угрозы жизни эти состояния не представляют, но качество жизни у человека с ортопедическими проблемами очень сильно страдает.
— Еще один очень частый диагноз, который ставят новорожденным детям, — кривошея. Насколько это серьезная патология?
— Многим детям ставят диагноз «нейрогенная функциональная кривошея», часто ставят подвывих первого шейного позвонка (С1). Чаще всего, это функциональное нарушение, которое проходит самостоятельно при минимальном нашем вмешательстве, и оно не несет никакой угрозы здоровью ребенку.
Дети с функциональной кривошеей наблюдаются совместно неврологом и ортопедом, обычно корригирующей укладки, ортопедической подушки и мягкого фиксирующего воротничка бывает достаточно для того, чтобы эта ситуация разрешилась без всяких осложнений.
Функциональную кривошею важно отделить от врожденной мышечной кривошеи. При подозрении на последнюю в два месяца проводится УЗИ кивательных мышц шеи, что позволяет нам с большой дозой вероятности поставить правильный диагноз. Если при ультразвуковом исследовании выявлены какие-либо изменения в кивательной мышце, то мы начинаем проводить комплексное лечение, направленное на устранение кривошеи и восстановление функциональной способности кивательной мышцы. В лечение входит фиксация головы ортопедическим воротником, назначается курсами физиолечение, направленное на улучшение питания мышц и на восстановление их структуры. При безуспешном консервативном лечении, если деформация нарастает, то после года проводится оперативное лечение врожденной мышечной кривошеи.
При любых сомнениях, вопросах, волнениях, не бойтесь обращаться к врачу. Детский ортопед, невролог, педиатр – это специалисты, которые всегда готовы ответить на ваши вопросы и помочь вашему малышу расти здоровым.
Дополнительно
Подвывих в локтевом суставе
Очень частая травма у детей — подвывих головки лучевой кости в локтевом суставе. В локтевом суставе соединяются три кости: плечевая, локтевая и лучевая. Чтобы удерживать эти кости, существуют связки. У маленьких детей связки очень эластичные, рыхлые и легко могут соскользнуть по кости. С возрастом связки укрепляются, и подвивих уже не происходит так легко.
Эта травма случается, когда ребенка резко потянули за руку: папа покрутил, просто резко подняли ребенка за запястья (ребенка надо поднимать, поддерживая за подмышки) или даже бывает, что ведет родитель ребенка за руку, малыш поскользнулся, повис на руке – и происходит подвывих.
В момент травмы можно услышать, как щелкнул сустав. Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Как можно быстрее после травмы ребенка надо показать врачу-травматологу, который вправит подвывих, вернет связку на место.
Когда надо обращаться к травматологу?
Дети часто падают, ударяются, травмируются тем или иным способом. Как определить, когда можно обойтись пластырем и йодом, а когда надо ехать в травмпункт?
- Любую резаную, колотую рану надо показать доктору. Не стоит заливать рану зеленкой или йодом! Так вы добавите к порезу еще и химический ожог. Не надо прикладывать к открытой ране вату – ее волокна потом крайне сложно удалить из раны. Если место травмы сильно загрязнено – промойте чистой водой. Потом закройте рану чистой тканью (стерильным бинтом, носовым платком и пр.
 ), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку. - Если на месте травмы появился заметный отек. Это может говорить о том, что это не просто ушиб, но и перелом, вывих или разрыв связок.
- Если ребенок потерял сознание, даже кратковременно. Это может говорить о черепно-мозговой травме, которая может иметь серьезные последствия.
- Если у ребенка после травмы была рвота. Рвота, тошнота, бледность также указывают на возможность черепно-мозговой травмы.
- Если ребенок ударился головой. Последствия удара головой могут быть не заметны сразу, и при этом иметь очень серьезные последствия.
- Если ребенок ударился животом. При ударе животом возможно повреждение внутренних органов и внутреннее кровотечение.

- Если ребенок упал с высоты (со стула, стола и пр.), упал с велосипеда и т.п. Бывает, что внешне никак не проявляется, а повреждены внутренние органы.
- Если ребенок беспокоится, ведет себя необычно.
Вообще – при любом сомнении лучше перестраховаться и показаться врачу. Травмы у детей – это такой вопрос, когда лучше, как говорится, перебдеть, чем недобдеть. Не надо стесняться, бояться, что вы отвлекаете врачей Скорой помощи или врачей травмпункта по пустякам. Здоровье вашего ребенка – это самое важное!
Осторожно: батут!
Батут – очень популярное у современных детей развлечение. К сожалению, это веселье может привести к серьезным проблемам. Самые частые травмы, которые дети и подростки получают на батутах — компрессионный перелом позвоночника. В последнее время случаев компрессионного перелома позвоночников стало очень много, в том числе — и у тех, кто профессионально занимается батутным спортом.
Безопасного способа нахождения на батутах нет. Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.
Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.
УЗИ тазобедренных суставов грудничкам, детям
directions
Дисплазия (неполноценное развитие) тазобедренного сустава новорожденных относится к категории врожденных патологий и требует срочного лечения. Как известно, формирование опорно-двигательного аппарата начинается уже на 28-35 днях развития плода, продолжается после родов и заканчивается тогда, когда ребенок научится ходить. Помимо внешних факторов, влияющих на беременность, огромная доля врожденных дефектов тазобедренного сустава приходится на генетические факторы.
Врачи-специалисты
Врач ультразвуковой диагностики
В настоящее время на сайте ведутся работы по изменению прайс-листа, актуальную информацию уточняйте по тел: 640-55-25 или оставьте заявку, с Вами свяжется оператор.
Цены на услуги
- Ультразвуковое исследование (УЗИ) тазобедренных суставов (0-1) 1500a
Информация и цены, представленные на сайте, являются справочными и не являются публичной офертой.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Предпосылки развития дисплазии у детей
- наличие в детском возрасте у ближайших родственников диспластического синдрома, который характеризуется повышенной подвижностью суставов в сочетании со слабостью соединительной ткани
- врожденные вывихи бедра
- пол ребенка – чаще дисплазия диагностируется у девочек, чем у мальчиков (соотношение 80/20).

Но встречается также патология, развившаяся вследствие ягодичного предлежания плода в утробе, долгих и трудных родов, а также по причине слишком тугого пеленания малыша впервые месяцы жизни.
Родители, будьте внимательны!
Сам по себе тазобедренный сустав у новорожденных еще недостаточно сформирован: связки еще слишком эластичны, а суставная впадина более плоская и головка бедра удерживается в нормальном положении только благодаря напряжению суставной капсулы и собственной тазобедренной связки.
Дисплазия характеризуется недоразвитостью элементов, составляющих тазобедренный сустав, и может принимать форму:
- патологии вертлужной впадины
- дисфункции проксимального отдела бедренной кости
- ротационного патологического развития сустава
Если вовремя не выявить полный или неполный вывих головки бедра и не начать лечение малыша, то ваш ребенок может стать инвалидом.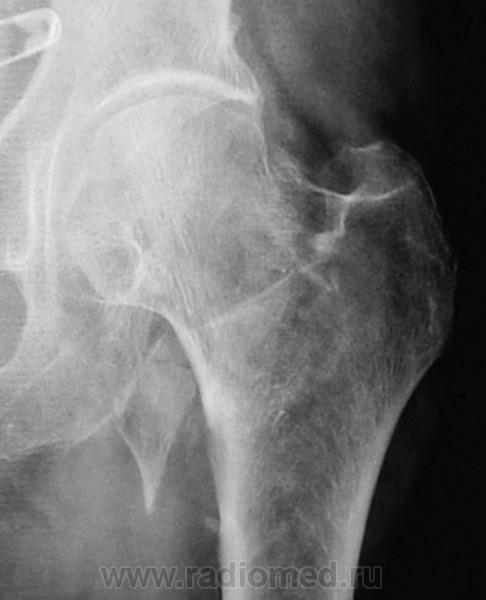 Дисплазию тазобедренного сустава можно вылечить, если обратиться за медицинской помощью в первые недели после рождения ребенка и выявления заболевания.
Дисплазию тазобедренного сустава можно вылечить, если обратиться за медицинской помощью в первые недели после рождения ребенка и выявления заболевания.
Уважаемые мамы, не забудьте сделать новорожденному УЗИ бедра и показать его специалисту в течение первого года жизни!
Чем раньше будет диагностировано заболевание с помощью ультразвука, тем больше шансов, что ребенок вырастет здоровым и активным.
Диагностика дисплазии у детей
Чтобы выявить дисплазию тазобедренного сустава у ребенка, необходимо провести внешний осмотр, сделать ультразвуковое исследование и рентген. Подтверждение патологии развития костей бедра всегда является серьезным основанием для подозрения вывиха и необходимости срочного и неотложного лечения.
Клинические признаки дисплазии тазобедренного сустава
- при одностороннем вывихе одна ножка короче другой;
- заметна лишняя складочка на бедре;
- асимметрия ягодиц и ягодичных складок в положении на животе;
- неполное отведение ножек;
- при сгибании ножки или ножек слышатся посторонние щелчки в области колена и бедренного сустава, которых в норме не должно быть.

Ультразвуковое исследование
Клиника «Медицентр» предлагает родителям малышей, у которых есть подозрения на дисплазию тазобедренного сустава, провести УЗИ на современном высокоточном аппарате Данная процедура абсолютно безвредна для новорожденных и является эффективным способом подтвердить или опровергнуть неприятный диагноз.
УЗИ тазобедренного сустава проводится следующим образом:
- для более точной картины следует воспользоваться датчиком на 5,0 или 7,5 МГц
- ребенка необходимо уложить на бок, а исследуемую ножку согнуть в бедре под углом в 20-30 градусов, чтобы получить более качественную картинку косого среза
- установить датчик в проекцию большого вертела, далее переместить его вдоль проксимального отдела бедра, затем кзади для получения изображения срединного среза головки бедренной кости
- для получения более полной картины и подтверждения/опровержения диагноза, следует сделать 2-3 сканограммы высокого качества
Рентген
Рентген-исследование допустимо проводить детям старше 3 месяцев.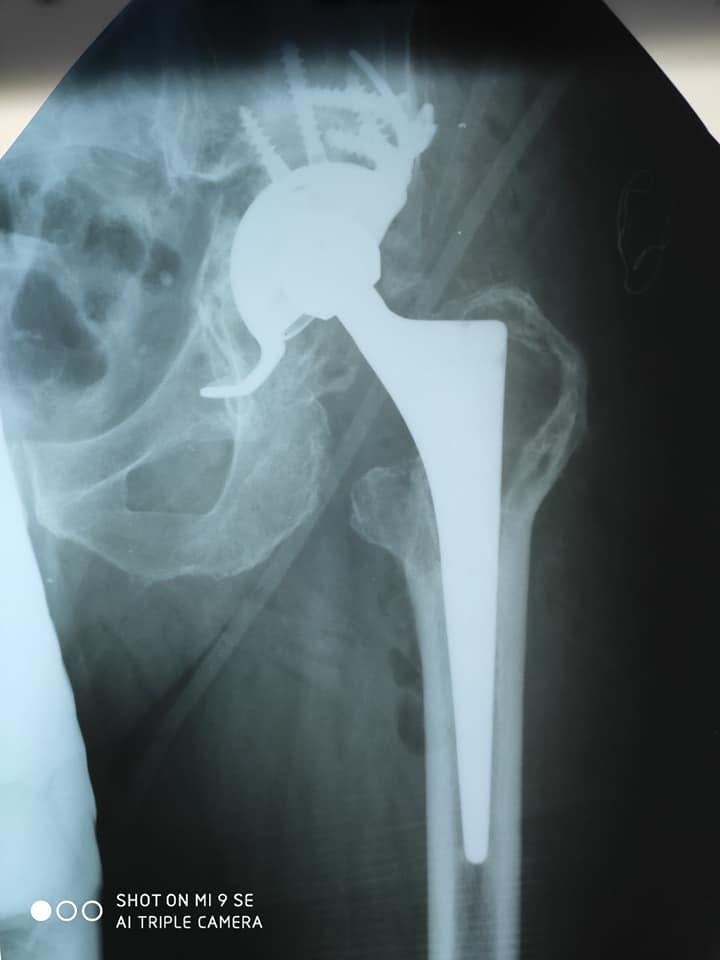 , оно является самым точным методом диагностики дисплазии и назначается в случае спорных результатов после УЗИ.
, оно является самым точным методом диагностики дисплазии и назначается в случае спорных результатов после УЗИ.
Если же после УЗИ и рентгена дисплазия не подтвердилась, то специалисты назначают профилактику вывиха бедра путем широкого пеленания ребенка.
Широкое пеленание заключается в том, что между ножек малыша вкладывают небольшую подушечку, чтобы обеспечить правильное положение головки бедра в вертлужной впадине сустава при разведенных в стороны конечностях.
И еще один важный момент – не стоит туго пеленать новорожденного ребенка на целый день, старайтесь оставлять малыша «в свободе» от пеленок и вы увидите, что естественное положение ножек – полусогнутое и разведенное в стороны, то есть самое благоприятное для здоровья и нормального развития тазобедренного сустава.
757,1305,1271,1352,1322,761
Тома 01. 04.2021
18:01
04.2021
18:01 medi-center.ru
Саранчин Александр, лор и Пискунова Мария, терапевт замечательные внимательные врачи, спасибо за осмотр и лечение!
Яника Сок 01.02.2021 22:09medi-center.ru
Мне очень понравилось на приеме у доктора. Провела осмотр и УЗИ, это единственный из всех врачей которая увидела на УЗИ спайки!!!Спайки действительно есть!(данные лапароскопии)
Во время ультразвукового обследования доктор все объясняла, рассказывала и даже наглядно показывала. Изначально я к ней пришла на ГСГ процедуру доктор провела замечательно, ничего не больно, успокаивала меня (я еще та трусиха)…на основании ГСГ дала свои рекомендации Правильные. Спасибо Вам огромное!
Доктор очень вежливая, тактичная и замечательная.
Профессионализм Регины Гумеровны на высшем уровне, качеством её работы я осталась полностью довольна.
Я и буду советовать доктора к посещению!
Прошу премировать доктора!
Спасибо Вам огромное!
Доктор очень вежливая, тактичная и замечательная.
Профессионализм Регины Гумеровны на высшем уровне, качеством её работы я осталась полностью довольна.
Я и буду советовать доктора к посещению!
Прошу премировать доктора!
medi-center.ru
Хочу поблагодарить терапевта Дерешовского Александра Сергеевича за внимательность, ответственность, и главное, за эффективность лечения! Александр Сергеевич был на связи все время, подробно и доступно все объяснял и отвечал на вопросы. Спасибо, Александр Сергеевич, за Ваш профессионализм и отношение к пациентам!
Майстренко Маргарита Анатольевна 21. 11.2020
21:05
11.2020
21:05 medi-center.ru
21ноября была на приеме у невролога Соловьева Даниила Петровича (на аллее Поликарпова,д.6). Очень внимательный доктор, чувствуется, что искренне хочет помочь пациенту. Тактичен, профессионал и приятен в общении. Побольше бы таких врачей! Обязательно буду рекомендовать своим знакомым невролога СОЛОВЬЁВА Д.П.
Добрый день!Хочу поблагодарить Радченко Сергея Ивановича за прекрасную работу и высокий уровень компетенции.По мимо основной причины обращения, помог по сопутствующим вопросам.Обращался в “Медицентр” на Аллее Поликарпова 6. Очень благодарен!
Добрый вечер, хочу выразить благодарность клинике на Охтинской аллее, прикрепились с мужем по ОМС, всегда чисто, приятный персонал, приветливый, внимательный, всегда подскажет и ответит на любой вопрос, врачи специалисты в своем деле, принимают в назначенное время, без очередей.
Коксартроз тазобедренного сустава – лечение, операция, цена в СПб
Коксартроз – дегенеративное заболевание, которое приводит к разрушению тазобедренного сустава и имеет хронический характер течения. Чаще встречается у старших возрастных групп. Чаще болеют женщины, чем мужчины.
Начало болезни – постепенное, развивается медленно. Может затрагивать один сустав или оба. Является наиболее распространенным видом артроза.
Почему развивается заболевание?
Коксартроз у некоторых пациентов сопровождает естественный процесс старения организма и является дистрофией тканей тазобедренного сустава. На его возникновение влияют такие факторы:
- сниженное питание тканей;
- врожденная аномалия тазобедренного сустава, в частности, дисплазия;
- перенесенная травма тазовой области;
- постинфекционный коксартроз;
- асептический некроз головки тазобедренного сустава;
- болезнь Пертеса (остеохондропатия).

К сожалению, определить причину болезни не всегда удается и патология тазобедренного сустава называется идиопатическим коксартрозом – то есть таким, причины которого не установлены. Это является стимулом для постоянного исследования проблемы. Ведутся научные работы в данной сфере и врачи пришли к выводу, что более высокий риск коксартроза наблюдается у следующих пациентов пациентов:
- Наследственная склонность к патологии. Пациенты, чьи родители страдали заболеваниями хрящевой и костной ткани, в большинстве случаев тоже будут иметь подобные проблемы;
- Избыточный вес. Значительная масса тела является нагрузкой на суставы, которые и без того регулярно подвергаются механической работе;
- Обменные нарушения, сахарный диабет. Это приводит к некачественному поступлению кислорода и полезных веществ в ткани сустава, из-за чего они теряют свои свойства.
Зная основные факторы риска заболевания, можно спланировать профилактические меры по его предупреждению.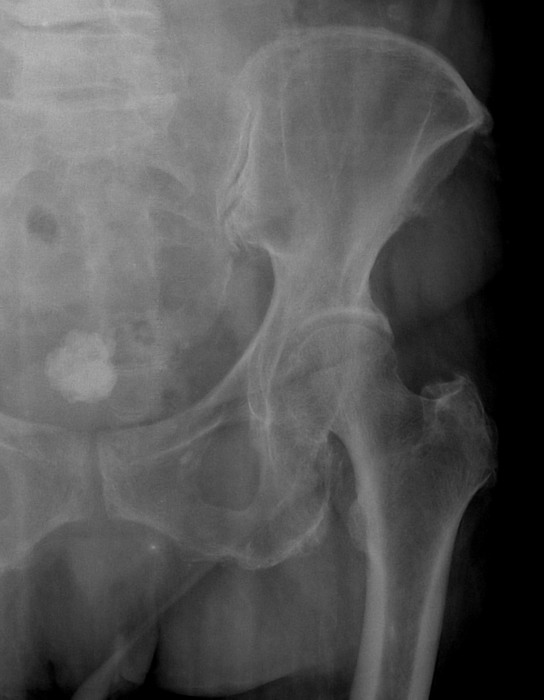
Как распознать патологию тазобедренного сустава?
Симптоматика коксартроза зависит от анатомических особенностей опорно-двигательного аппарата, причин патологии и стадии процесса. Рассмотрим основные клинические проявления:
- болезненность сустава;
- иррадиация боли в колено, бедро, паховую область;
- скованность движения;
- ограниченная подвижность;
- нарушения ходьбы, хромота;
- снижение массы мышц бедра;
- укорочение поврежденной конечности.
Клиническая картина соответствует внутренним изменениям в тканях сустава. Симптомы нарастают постепенно и на первых стадиях пациент не уделяет им должного внимания. Это опасно, ведь именно в начале процесса лечение приносит больший эффект.
Клинические и рентгенологические степени коксартроза
Ниже перечислены симптомы болезни, характерные для каждой степени.
- 1 степень.
 Пациент ощущает периодическую болезненность и дискомфорт. Неприятные ощущения беспокоят после физических нагрузок, длительного положения в статической позе. Болезненность локализована в зоне сустава и проходит после отдыха. На этой стадии процесса не нарушена походка и нет укорочения ноги. Изменения заметны на рентгенограмме – сужается суставная щель, появляются остеофиты (костные разрастания).
Пациент ощущает периодическую болезненность и дискомфорт. Неприятные ощущения беспокоят после физических нагрузок, длительного положения в статической позе. Болезненность локализована в зоне сустава и проходит после отдыха. На этой стадии процесса не нарушена походка и нет укорочения ноги. Изменения заметны на рентгенограмме – сужается суставная щель, появляются остеофиты (костные разрастания).
- 2 степень. Увеличивается интенсивность боли, она может появляться во время отдыха и иррадиирует в соседние участки тела. Появляется хромота после того, как человек долго ходил или перенапрягся. Ограничивается объем движений в суставе. Параллельно развиваются изменения рентгенологической картины: значительно сужается межсуставная щель, смещается головка бедренной кости, остеофиты растут на внутреннем и внешнем краях вертлужной впадины.
- 3 стадия. Болезненность приобретает постоянный характер, появляется в дневное и ночное время. Значительно ухудшается походка, появляется постоянное прихрамывание.
 Резко снижается двигательная функция, атрофируются мышцы ноги. изменение мышечной ткани приводит к тому, что нога немного “подтягивается” и становится короче. Это приводит к деформации осанки и искривлению тела. Рентгенограмма на данной стадии процесса: тотальное сужение щели между поверхностями сустава, деформация головки бедренной кости, значительный рост остеофитов.
Резко снижается двигательная функция, атрофируются мышцы ноги. изменение мышечной ткани приводит к тому, что нога немного “подтягивается” и становится короче. Это приводит к деформации осанки и искривлению тела. Рентгенограмма на данной стадии процесса: тотальное сужение щели между поверхностями сустава, деформация головки бедренной кости, значительный рост остеофитов.
Диагностическая программа при заболевании
Основной метод диагностики – рентгенологический. С его помощью можно определить наличие заболевания и его стадию. На рентгенографии анализируют структуры сустава на предмет сужения суставной щели, остеофитов, разрушения головки тазобедренной кости.
Если есть необходимость в исследовании состояния мягких тканей – проводится магниторезонансная томография. Она позволяет детально исследовать состояние хрящевых участков сустава, а также мышц тазобедренной области.
Современные методы и направления лечения коксартроза тазобедренного сустава
Лечение коксартроза может быть консервативным и хирургическим. Лечение коксартроза направлено на достижение следующих целей:
Лечение коксартроза направлено на достижение следующих целей:
- снижение болевых проявлений;
- восстановление двигательной активности;
- реабилитация и восстановление трудоспособности;
- профилактика осложнений;
- повышение качества жизни пациента.
Начало лечения заключается в модификации факторов риска. Для этого врач рекомендует следующие мероприятия:
- нормализация массы тела;
- отказ от вредных привычек;
- полноценное питание;
- нормализация физической активности;
- сбалансированный питьевой режим;
- здоровый сон.
Консервативное лечение различают: медикаментозное и немедикаментозное. Медикаментозное лечение включает в себя нестероидные противовоспалительные препараты, анальгетики, хондропротекторы. Они снижают воспалительный процесс в тканях сустава, устраняют отек и болезненность, восстанавливают объем движений и улучшают состояние хрящевой ткани.
Немедикаментозное лечение включает, помимо прочего, массаж пораженного участка. Это стимулирует работу мышц, противостоит их дистрофии и является профилактикой укорочения конечности. Полноценный и профессиональный массаж стимулирует кровоток в зоне сустава, а это, в свою очередь, приводит к нормализации обмена веществ в тканях. Обратите внимание, что массаж не всегда полезен при коксартрозе – его проводят лишь между обострениями и на некоторых стадиях процесса. Назначить его может лечащий врач, порекомендует приемы массажа, кратность процедуры и длительность курса.
Обязательное условие лечения – лечебная физкультура. Это профилактика контрактур и прогрессии заболевания. Упражнения должны проводится ежедневно, только тогда они имеют эффект. Гимнастика подбирается в индивидуальном порядке и назначается врачом реабилитологом. Упражнения улучшают общее самочувствие, снижают риск эмоциональных расстройств, укрепляют силы организма.
Физиотерапия – еще один метод, который применяет при коксартрозе. Это может быть грязелечения, лечебные ванны и душ, магнитотерапия. Применяется электро- и фонофорез с лекарственными веществами.
Если перечисленные методы лечения не принесли эффекта или применялись несвоевременно – требуется хирургическое лечение.
Оперативное вмешательство при коксартрозе
Хирургическое лечение применяется при неэффективности консервативных методов. Особенно это актуально при поздней постановке диагноза. Современные оперативные методики и качественное оснащение операционной позволяют восстановить структуру и функцию сустава, вернуть человеку объем движений и нормальное качество жизни. Наиболее эффективным методом хирургического лечения является эндопротезирование сустава.
Показаниями к оперативному вмешательству являются:
- коксартроз 2-3 степени;
- отсутствие эффекта терапии;
- тотальное ограничение движений, ходьбы.
Противопоказания, которые не позволяют выполнить операцию:
- декомпенсированное состояние почек, сердца, печени;
- психические болезни;
- острая стадия воспалительного процесса в организме.
Именно для этого проводится предоперационная диагностика. Однако если есть возможность корректировать состояние – пациент готовится к операции и после этого проводится вмешательство.
Операция заключается в удалении пораженных тканей и установке протеза. Существуют различные модели эндопротезов. Различаются методы их крепления в кости – цементная и бесцементная, материалом, из которого изготовлен эндопротез. О всех особенностях эндопротеза и тонкостях оперативного вмешательства можно получить информацию на консультации у лечащего врача.
Период восстановления после хирургического лечения
С первого дня после операции проводится реабилитация под контролем врача. Сначала она заключается в выполнении пассивных движений, затем нагрузки постепенно увеличиваются. Ходьба в первое время допускается только с костылями, разрешается сидение и приседание.
Естественно, в первое время после операции существуют ограничения по нагрузкам. Этого не стоит бояться – ведь без операции эти ограничения сохранились бы до конца жизни. Снижение физической активности после хирургического лечения необходимо для укрепления положения эндопротеза, восстановление целостности кости, заживления ран. В течении 2-х месяцев должны быть исключены спортивные занятия, физические нагрузки на сустав, длительная ходьба и некоторые виды упражнений. После полного восстановления человек возвращается к полноценной жизни, может заниматься спортом и активными видами отдыха.
Сроки службы эндопротеза: большинство фирм обозначает выживаемость около 90% на сроках наблюдения до 15 лет.
рентгеновских снимков пациента | Дегенеративный остеоартрит Bonita Springs, FL
Рентгеновский снимок нормального сустава
Так выглядит рентгеновский снимок нормального сустава
Ray LBHR 10/10/2012 Д-р Ачекар
Мужчина, 42 года во время операции с диагнозом тяжелый дегенеративный остеоартрит с 2005 года. Бугорок бедренной кости был покрыт костными шпорами и, скорее всего, участками кости на кости. Рей покинул BHR 10 октября 2012 г.Ачекар
Андре Двусторонний ASR 31 июля 2009 г. Доктор Скотт Болл
39-летний мужчина с Хип Артиртисом с 14 лет.Джон Келти LBHR 13.05.09 Д-р Боттнер
43-летний мужчина, около 1980 года у меня диагностировали смещение эпифиза правого бедра, и доктор Эдуардо Сальвати приколол его в больнице специальной хирургии в Нью-Йорке («HSS»). В 2001 году мне поставили диагноз артрит бедра (в большей степени слева, но очевидно в обоих).
Лори Д-р Бозе RBHR 10-18-06
Диагноз Лори – легкая дисплазия и «глубокий ОА» с участками «кость на кость»
Сентябрь, BHR с основанием, 19 августа 2009 г., д-р Виджай Бозе
Женщина, 54 года, остеоартроз на поздней стадии с кистами, боль и проблемы с ROM в течение семи лет до операции.
Слишком продвинутый, чтобы проводить шлифовку (Щелкните, чтобы увидеть чрезвычайно графические фотографии хирургических операций)
Сильвия Бек Двусторонняя Др.Бозе 14.11.07 и 10.12.08
Остеоартритис и дисплазия (неглубокая впадина) и на левом бедре у меня также (была?) Валга тазобедренного сустава. Это означает, что угол шейки бедра недостаточно согнут. Размеры компонентов, левый размер BHR 46/52 мм, декабрь 08 г., мне было 62 года, размер правой BHR, размер 48/54 мм, ноябрь 07 г., мне был 61 год,
Вики Марлоу, LBHR, 42/48, доктор Боз, 01.12.05
Женщина, 48 лет, во время операции. Диагноз: Дисплазия левого бедра, остеоартрит (ОА), во время операции.Боз сказал, что я был кость на кости. LBHR размер 42/48
Алан Рэй Д-р Коен Де Смет LBHR 15.12.04
Мужчина, 55 лет, во время операции. Диагноз: Остеоартрит в конечной стадии с компонентом дисплазии тазобедренного сустава … левого бедра. LBHR размер 58/64
Скоро появится предоперационная рентгенография
Бонни Торре Д-р Гросс 13.02.08
Женщина 53 лет на момент операции. Диагноз: Умеренная дисплазия и тяжелый ОА с некоторыми большими кистами.Когда есть кисты от остеоартрита, многие врачи, как я узнал, часто ошибочно диагностируют АВН.
Кэтрин Энярт, доктор Гросс, «Биомет без цемента», 06.04.08
Левая дисплазия, ОА
Марк Данте Доктор Гросс 4-30-2009 RBiomet U / C
Мужчина 46 лет на момент операции. Диагноз: Остеоартроз с легкой дисплазией.
Крис С. РБПЧ, 17.12.08 Д-р Кегги
Женщина, 41 год. Первоначальный диагноз – FAI (я лечилась хирургическим путем).Области кости на кости, как показано на ДЕГЕМЕРИЧЕСКОЙ МРТ. Диагноз – дегенеративный артрит.
Ральф Манделл RBHR Д-р Притчетт 5-5-09
Мужчина 65 лет на момент операции, диагноз: дегенеративный остеоартрит RBHR 52/58
Карлос Фуртадо, LC + 4/08/09, д-р Тито Х. Н. Роча
Мужчина, у которого в 2001 году был диагностирован артроз тазобедренного сустава в возрасте 50 лет, обнаружен повторно в возрасте 57 лет 8 апреля 2009 года.
Стив Маркс Др.Притчетт РБХР 22.12.08
Мужчина, 33 года на момент операции по поводу остеоартроза.
Итан Штайн Доктор Шмальцрид. 15.09.08
Мужской
Кэрол ДеЛоренцо Корин 11.05.07 Доктор Снайдер
Женщина, 44 года, на момент моей шлифовки, двусторонняя дисплазия тазобедренного сустава.Был восстановлен в ноябре 2007 года на 48-54 Corin Stryker
.Брюс Бенсон Rt. BHR, д-р Стокс, 2 октября 2006 г.
Брюс Бенсон Диагноз Остеоартрит
Ян Кристоф LBHR 12.08.09 Д-р Су
Мужчина 50 лет – Диагноз Тяжелый остеоартрит L-тазобедренного сустава, LBHR 53/58
Бен Эрнсбергер Двусторонний BHR Dr.Su
Мужчина, 31 год для левого бедра, 32 года для правого бедра. Смещенный эпифиз бедренной кости (левая сторона) в возрасте 12 лет Кисты двусторонней дисплазии, укороченная и несоответствующая длина шеи, Coxa Valga LBHR 9-11-08 Dr Su RBHR 12-5-08 Dr Su
Донна Максим Д-р Су LBHR 5/4/09 и RBHR 13/10/08
Двусторонняя дисплазия тазобедренного сустава от умеренной до тяжелой
MM Двусторонний BHR 26.09.08 Доктор Су
Мужчина, 41 год, во время операции.Состояние: двусторонний кулачковый фемероацетабулярный удар (FAI) с ретроверсией вертлужной впадины; разорванная верхняя губа; потеря хряща на всю толщину.
Винс ДеПальма Двусторонний BHR Доктор Су 8-22-08
Винс ДеПальма Остеоартрит с некоторым поражением кулачка. Также была большая (25%) киста на левой головке бедра.
Винс Ф. Д-р Су LBHR 1/30/09
Кость на кости и компьютерная томография показали тяжелый артрит с большими костными шпорами.Из-за моей более ранней операции, которая умышленно привела к «искривлению» бедренной кости и аномальному вращению, врач указал, что мне понадобится THR вместе с остеотомией бедренной кости, чтобы выпрямить бедренную кость. После операции я был на костылях (без нагрузки на оперированную ногу) минимум шесть недель. Доктор Су подумал, что я потенциально хороший кандидат (из-за моего возраста и общего хорошего здоровья), и он позвонил мне, чтобы обсудить мою анатомию, то, как я хожу, есть ли у меня ограничения ROM и т. Д. Он сказал, хочу ли я жить с моими текущими ограничениями ПЗУ (такими же, как я жил всю свою активную жизнь), он думал, что есть хороший шанс (около 80%), что он сможет успешно вернуться на поверхность.Успешно всплыл на поверхность 30.01.09.
Джек Дарр Доктор Юр, 14.11.07 RBHR
Мужчина 62 года на момент операции, диагноз: OA
Эдит Кроутер Доктор Вальтер LBHR 8/02
Эдит Диагноз: сращение тазобедренного сустава в 18 лет, шлифовка тазобедренного сустава в возрасте 53 лет
От рентгенографии к методам поперечной визуализации
Боль в бедре может иметь несколько причин, включая внутрисуставную, околосуставную и отраженную боль, в основном от позвоночника или крестцово-подвздошных суставов.В этом обзоре мы обсуждаем причины внутрисуставной боли в бедре от детства до взрослого возраста и роль соответствующих методов визуализации в зависимости от клинического подозрения и возраста пациента. Особое внимание уделяется результатам рентгенограмм, которые в настоящее время считаются первым методом визуализации не только у пожилых людей с дегенеративными заболеваниями, но и у молодых людей без остеоартрита. В этом случае простая рентгенография позволяет классифицировать бедро как нормальное или диспластическое или с признаками соударения, клещами, кулачками или их комбинацией.
1. Введение
За последние годы прогресс в знаниях биомеханики и функциональной анатомии тазобедренного сустава, а также усовершенствование процедур артроскопии и усовершенствование методов визуализации расширили спектр диагнозов, вызывающих боль в области тазобедренного сустава.
Радиологи, входящие в диагностическую группу, должны знать, как правильно использовать различные методы визуализации, чтобы поставить точный диагноз, не откладывая лечение пациентов.
2. Причины боли в бедре
Причинами боли вокруг тазобедренного сустава могут быть внутрисуставные, внесуставные или отраженные боли от соседних структур, таких как крестцово-подвздошный сустав, позвоночник, лобковый симфиз или паховый канал [1 ].
Внутрисуставные причины включают следующие: разрывы губ, хондромаляция, дегенеративные изменения, внутрисуставное повреждение кости, разрыв круглой связки, артрит (воспалительный, инфекционный и т. Д.) И синовиальные пролиферативные нарушения.
Внесуставные причины включают следующие: тендинопатия, бурсит, синдром подвздошно-большеберцовой связки, мышечные травмы и синдром грушевидной мышцы.
В этом редакционном обзоре основное внимание будет уделено внутрисуставным причинам боли в бедре.
3. Визуализация боли в бедре: необходимость клинической корреляции
Визуализация бедра должна дополнять историю болезни и физикальное обследование, поскольку хорошо известно, что результаты визуализации не всегда коррелируют с наличием боли и наоборот.
Клинические тесты адаптированы для определения источника боли как внутрисуставного или внесуставного. Сгибание-отведение-внешнее вращение (FABER), внутренний диапазон движений с избыточным давлением (IROP) и тесты чистки показывают значения чувствительности при идентификации людей с внутрисуставной патологией в диапазоне от 0.62 до 0,91 [2].
В следующих подзаголовках мы собираемся описать основные показания и роль различных методов визуализации (рентген, магнитно-резонансная томография (МРТ), компьютерная томография (КТ), ультразвук и сцинтиграфия) в изучении внутрисуставных причин. боли в бедре.
4. Рентген: базовый подход
Рентгенограммы в настоящее время полезны не только для пожилых пациентов, у которых подозревается остеоартрит бедра, но и для более молодых пациентов без остеоартрита, которые проходят обследование на предмет поражения бедра и вертлужной впадины (FAI) или тазобедренного сустава. дисплазия.
Обычная рентгенография позволяет классифицировать бедро как нормальное, диспластическое или с признаками импинджмента (клещи, кулачок или их комбинация). Помимо этого, также могут быть идентифицированы патологические процессы, такие как остеоартрит, воспалительные заболевания, инфекции или опухоли (рис. 1).
4.1. Рентген в детском возрасте
Рентгенограммы младенцев должны быть получены с тазом в нейтральном положении, с нижними конечностями в нейтральном вращении и легком сгибании. Достоверность измерений повышается, если учитывать показатели тазового выравнивания.Tönnis ввел коэффициент вращения таза, разделив горизонтальный диаметр запирательного отверстия правой и левой стороны. При нейтральном вращении передаточное число равно 1, но считается приемлемым, когда оно составляет от 0,56 до 1,8. Угол между осевой и седалищной костями симфиза по Тоннису оценивает положение таза в сагиттальной плоскости. Линии проводятся от самой высокой точки седалищной кости до самой выступающей точки симфиза, соединяясь с внутренней стороной таза. Диапазон нормальных значений составляет от 90 до 135 ° и зависит от возраста младенца [3].
Несмотря на широкое распространение ультразвука, рентгенограммы таза по-прежнему часто используются для диагностики и / или мониторинга DDH или для оценки других врожденных состояний или опухолей костей [4]. Метод Тонниса – наиболее широко используемая рентгенографическая система для классификации DDH [5]. Он основан на наличии центра окостенения головки бедренной кости. Поскольку эксцентричное положение или отсроченное появление костного ядра является обычным явлением при DDH, Международным институтом дисплазии тазобедренного сустава (IHDI) была разработана новая система радиографической классификации, которая использует среднюю точку проксимального метафиза бедренной кости в качестве ориентира. [6].
Наиболее полезные линии и углы, которые можно нарисовать в тазу у детей при оценке DDH, показаны на рисунке 2. (A) Hilgenreiner Line . Она считается базальной линией, соединяющей верхнюю часть трехлучевых хрящей. Эта линия используется для измерения угла вертлужной впадины и в качестве ориентира для линии Перкина. (B) Линия Перкина перпендикулярна линии Хильгенрейнера и касается бокового края вертлужной впадины. Это приводит к четырем квадрантам, и нормальная головка бедренной кости должна располагаться в нижнемедиальном квадранте.Мы можем измерить латеральное смещение головки бедренной кости относительно линии Перкина, разделив ширину головки, которая пересекает линию Перкина, на диаметр головки. Значение для пациентов младше 3 лет должно быть 0, а у детей старшего возраста оно колеблется от 0 до 22%. (C) Линия Шентона представляет собой непрерывную дугу, проводимую от внутреннего края шейки бедренной кости до верхнего края запирательного отверстия. Он должен быть гладким и ровным; в противном случае это может указывать на перелом или дисплазию бедра.(D) Вертлужный индекс измеряет наклон крыши вертлужной впадины. Это наиболее эффективный способ измерения дисплазии вертлужной впадины до 6 лет. Он образуется между линией Hilgenreiner и крышей вертлужной впадины. У новорожденных нормальными считаются значения у мальчиков и девочек. Постепенно этот угол становится меньше, со средним значением у мужчин и женщин в возрасте 1 года [7]. (E) Срединное суставное пространство измеряется между медиальной границей головки или шейки бедренной кости (когда эпифиз не окостенел) и вертлужной платформы.Нормальные значения колеблются от 5 до 12 мм. Различия между двумя сторонами более 1,5 мм считаются ненормальными [8]. Большинство случаев болезни Легга-Кальве-Пертеса (LCPD) развиваются в возрасте от 4 до 10 лет (рис. 3). Классификацию его степени тяжести можно оценить по рентгенограммам. Классификация селедки или бокового столба и возраст пациента сильно коррелируют с результатом [9]. В группе А с лучшим прогнозом нет потери высоты в боковой трети головки бедренной кости и незначительных изменений плотности; в группе B наблюдается прозрачность и потеря высоты в поперечном направлении менее 50%; а в группе C, наиболее тяжелой форме, наблюдается потеря боковой высоты более чем на 50%.Группа B / C считается, когда потеря высоты боковой стойки составляет 50% [10]. Пациенты, которым на момент начала заболевания старше 8 лет и у которых имеется бедро в группе B боковой или пограничной группы B / C, имеют лучший результат при хирургическом лечении, чем при консервативном лечении. Тазобедренные суставы группы B у детей младше 8 лет на момент начала имеют очень благоприятный результат, не связанный с лечением, тогда как тазобедренные суставы группы C у детей всех возрастов обычно имеют плохой результат, не связанный с лечением [11].
Эпифиз со смещенной головкой бедренной кости (SCFE) обычно поражает пациентов в возрасте от 11 до 14 лет (рис. 4). Рентгенограммы могут показать расширение и неравномерность физического тела и смещение эпифиза верхней части бедренной кости кзади и кзади. На снимке AP линия Клейна, касательная к латеральной стороне шейки бедренной кости, не пересекает головку бедренной кости, указывая на то, что она смещена. SCFE может нарушить кровоснабжение головки бедренной кости и вызвать аваскулярный некроз, в основном при нестабильности между фрагментами [12].
4.2. Рентген у взрослого возраста
На тазобедренном суставе взрослого есть важные ориентиры, которые следует распознать на рентгенограммах (рис. 5): (A) Подвздошно-гребенчатая или подвздошно-лобковая линия образована дугообразной линией подвздошной кости и верхней границей подвздошной кости. верхняя ветвь лобка до лонного симфиза. Он соответствует внутреннему краю тазового кольца и является частью переднего столба вертлужной впадины. (B) Подвздошно-ишиальная линия Келера начинается на медиальной границе крыла подвздошной кости и продолжается вдоль медиальной границы седалищной кости до конца. у седалищного бугра.Это часть задней колонны вертлужной впадины. (C) Пол вертлужной впадины . В нормальных условиях дно вертлужной впадины латеральнее подвздошно-ишиальной линии на 2 мм у мужчин и на 1 мм у женщин. Когда дно вертлужной впадины перекрывает или выходит за пределы подвздошно-ишиальной линии, можно диагностировать глубокий тазик. Тем не менее coxa profunda была обнаружена в 76% бессимптомных тазобедренных суставов, в основном у женщин. Следовательно, этого критерия в качестве изолированного критерия недостаточно для постановки диагноза соударения клещевого типа [13].Более тяжелое состояние – протрузия вертлужной впадины, диагностируется, когда головка бедренной кости перекрывает или выходит за пределы подвздошно-ишиальной линии (Рисунок 5). (D) Капля представляет собой совокупность теней. Его медиальная часть соответствует внутренней коре таза, а латеральному краю соответствует вертлужная выемка и передне-нижняя часть четырехугольной пластинки [14]. Он отсутствует при рождении, но постепенно развивается из-за давления головки бедренной кости. В тазобедренном суставе взрослого человека нормальная суставная щель составляет от 3 до 5 мм и должна быть однородной.Значения менее 2 мм соответствуют сужению суставной щели [15]. Наиболее важные измерения подробно описаны на рисунке 6 и в таблице 1.
Угол наклона
| ||||||||||||||||||||||||||||||||||
Значение вертлужной впадины ниже 250 характеризует диспластическое бедро [16].
В нормальных условиях вертлужная впадина покрывает 75% головки бедренной кости. Этот охват может быть определен с помощью трех различных измерений: бокового угла центрального края по Вибергу, переднего угла центрального края и индекса экструзии бедренной кости. Индекс экструзии бедренной кости измеряет процент головки бедренной кости, который находится за пределами крыши вертлужной впадины.Этот процент должен быть ниже 25% у взрослых.
Угол Виберга по центральному краю измеряет верхне-латеральное покрытие головки бедренной кости. Он полезен детям старше 5 лет и в зрелом возрасте. Для детей от 5 до 10 лет минимальное нормальное значение составляет 15 °, а у взрослых – около 20 °, хотя после 55 лет этот минимум увеличивается до 24 ° [17]. Значения более 40 ° указывают на превышение охвата.
Угол Лекена переднего центрального края можно измерить в виде ложного профиля бедра или сагиттальной компьютерной томографии.В этом случае касательная линия касается переднего края вертлужной впадины. Значения ниже 20 ° указывают на недостаточное покрытие головки бедренной кости [18].
Угол наклона вертлужной впадины также можно измерить разными методами. Угол Тённиса количественно определяет наклон источника (склеротическая несущая часть вертлужной впадины). Значения более 10 ° считаются фактором риска нестабильности, а значения ниже 0 ° считаются фактором риска защемления клещей.
Острый угол – это универсальный способ измерения наклона вертлужной впадины.Углы более 45 ° указывают на дисплазию вертлужной впадины.
Нормальная вертлужная впадина ориентирована антеверсией. Его значение колеблется от 15 до 20 ° в экваториальной плоскости вертлужной впадины и постепенно уменьшается по направлению к крыше вертлужной впадины, где нормальные значения колеблются от 0 до 5 °. Ретроверсия верхней части вертлужной впадины связана с защемлением клещевого типа. При рентгенографии наличие «перекрестного признака» выявляется, когда задняя стенка вертлужной впадины пересекает переднюю стенку, прежде чем достигает крыши вертлужной впадины.Это признак ретроверсии вертлужной впадины, связанный с чрезмерным охватом и ущемлением клещей. Тем не менее этот признак описан у 6% здорового населения [19]. Поэтому важнее его наличия процент пересечения. Это соотношение считается значимым, если оно превышает 20% [20].
Другими признаками, связанными с ретроверсией вертлужной впадины, являются седалищный отдел позвоночника и признаки задней стенки. Первый считается положительным, когда седалищный отдел позвоночника проецируется медиальнее подвздошно-гребенчатой линии на рентгенограмме позвоночника в прямом направлении, что указывает на то, что ретроверсия искривлена не только вертлужной впадиной, но и всем гемипельвисом.Второй признак считается положительным, когда край задней стенки расположен медиальнее центра головки бедренной кости, что указывает на недостаточность задней стенки.
В нормальных условиях на стыке переднего и заднего профиля головки и шейки бедра имеется симметричный вогнутый контур. Потеря этой вогнутости или выпуклость кости может привести к соударению кулачкового типа. Степень этой деформации можно измерить по альфа-углу. Хотя его можно измерить в поперечном разрезе, вид Данна под углом 45 ° считается более чувствительным, а вид лягушачьей лапки – более специфичным при определении патологических значений.Споры о том, какие ценности считаются нормальными, все еще продолжаются. Основываясь на Копенгагенском исследовании остеоартрита, недавняя работа определила три диапазона значений для угла α : патологический (≥83 ° у мужчин и ≥57 ° у женщин), пограничный (от 69 ° до 82 ° у мужчин, 51 ° до 56 ° у женщин) и нормальным (≤68 ° у мужчин и ≤50 ° у женщин) [21].
Смещение между шейкой и головкой бедра также можно рассчитать в боковой проекции бедра. Значение менее 10 мм считается патологическим.Процент рассчитывается путем деления расстояния между головкой бедренной кости и линиями шеи на диаметр головки бедренной кости. Если этот процент меньше 0,18, высока вероятность столкновения кулачкового типа [22].
Угол между шейкой бедра и диафизом бедра составляет от 120 ° до 140 °. Coxa valga диагностируется, если угол выше, и coxa vara, если угол ниже этого нормального диапазона.
Хотя вариант или перекрут бедренной кости можно измерить с помощью рентгенограмм, компьютерная томография устраняет несоответствия, продемонстрированные в измерениях, выполненных с помощью бипланной рентгенографии [23].
У взрослых одним из основных показаний к рентгенографии является обнаружение изменений остеоартрита (рис. 1 (е)). Тем не менее рентгенограммы обычно выявляют остеоартрит на поздней стадии, который можно классифицировать в соответствии с классификацией Тонниса. Шкала оценок варьируется от 0 до 3, где 0 не указывает на остеоартрит. Промежуточная степень 1 показывает умеренный склероз головы и вертлужной впадины, небольшое сужение суставной щели и краевое остеофитное образование губ. Степень 2 представлена небольшими кистами в головке бедренной кости или вертлужной впадине, умеренным сужением суставной щели и умеренной потерей сферичности головки бедренной кости.3 степень – самая тяжелая форма остеоартроза, которая проявляется в виде сильного сужения суставной щели, большой субхондральной кисты с продуктивными костными изменениями, которые могут привести к деформации костных компонентов сустава [24], в то время как вторичный остеоартрит из-за отложений пирофосфата кальция может быть диагностирован при обнаружении кальцификации гиалинового хряща и фиброзного хряща [25].
Существуют и другие патологические состояния, которые могут повлиять на тазобедренный сустав, и рентгенограммы помогают поставить правильный диагноз.Острый бактериальный септический артрит можно диагностировать по рентгенограммам, когда развивается быстрый регионарный остеопороз и деструктивный моноартикулярный процесс (рис. 1 (f)). При туберкулезном или бруцеллезном артрите он проявляется как медленно прогрессирующий процесс, и диагностика может быть отложена [26].
Синовиальный хондроматоз можно с уверенностью диагностировать с помощью рентгеновских лучей, когда видны кальцинированные хрящевые хондромы. Однако другие синовиальные пролиферативные процессы, такие как пигментный виллонодулярный синовит, требуют МРТ для точного диагноза, хотя некальцифицированный синовит можно заподозрить на рентгенограммах по косвенным признакам, таким как отек мягких тканей и / или эрозии в головке бедренной кости, шейке бедра или вертлужной впадине. (Рисунок 7) [27].
Радиологические признаки преходящего остеопороза бедра включают локализованный остеопороз головки и шеи бедренной кости (рис. 8). Тем не менее, окончательный диагноз должен быть поставлен с помощью МРТ, чтобы отличить его от аваскулярного некроза и от недостаточности или стрессовых переломов головки или шеи бедренной кости. В случае АВН рентгенограммы могут показать только отсроченные или запущенные признаки. Стадии по классификации Ficat варьируются от нормального внешнего вида (стадия I), небольшого увеличения плотности в головке бедренной кости (стадия II), субхондрального коллапса головки бедренной кости с или без признака «полумесяца» (стадия III) и развитого коллапса с вторичным остеоартритом. (стадия IV) [28].Доказано, что в случае стрессовых или недостаточных переломов чувствительность к рентгеновским лучам намного ниже, чем при МРТ, которая в настоящее время является золотым стандартом [29].
5. Магнитный резонанс
Многие патологические состояния бедра выявляются на ранней стадии с помощью МРТ из-за высокого разрешения и чувствительности мягких тканей. Его точность при изучении острой боли в бедре у детей оказалась лучше, чем при ультразвуковом исследовании и плановой рентгенографии. Однако доступность МРТ и необходимость седации сводят ее использование к отдельным случаям, в которых диагноз не ясен с помощью менее сложных методов.К ним относятся дифференциация преходящего синовита от септического артрита или остеомиелита [30], диагностика воспалительного заболевания суставов или опухолей костей, а также раннее выявление и последующее наблюдение болезни Пертеса.
Результаты МРТ коррелируют с прогнозом при LCPD. К ним относятся степень и распространение эпифизарного некроза, перелом субхондрального окостеневшего ядра, поражение латерального столба и нарушение роста физического тела, включая наличие трансфизарной неоваскуляризации или образования мостиков [31].
Недавние исследования были сосредоточены на роли диффузно-взвешенной МРТ, поскольку она не требует введения контрастного вещества. Соотношение ADC метафиза бедренной кости положительно коррелировало с классификацией Херринга. Коэффициент ADC выше 1,63 указывает на плохой прогноз с чувствительностью 89% и специфичностью 58% [32].
У взрослых пациентов МРТ в настоящее время играет определенную роль в оценке остеоартрита. Роль МРТ, традиционно относящейся к области рентгенограмм, была подчеркнута после того, как в 2003 г. был введен в употребление термин «удар вертлужной впадины бедренной кости» [33].Растущий интерес был сосредоточен на точной диагностике морфологических аномалий вертлужной впадины и бедра, которые могут привести к раннему остеоартриту.
МРТ считается первостепенной задачей для достижения этих целей, в основном, когда рассматривается операция, из-за способности МРТ отображать весь участок поверхности шейки бедренной кости, а также визуализировать верхнюю губу и суставной хрящ.
Диагностика импинджмента может быть достигнута только в том случае, если помимо результатов визуализации есть также клинические симптомы и положительные приемы импинджмента [34].
Большинство углов и измерений, описанных в разделе простой рентгенограммы, можно точно воспроизвести на МРТ. Кроме того, превосходство разрешения МРТ с внутрисуставным контрастированием позволяет обнаруживать лабральные и хондральные аномалии, которые могут повлиять на выбор медикаментозного, чрескожного или хирургического лечения (рис. 9).
МР-артрография оказалась более точной по сравнению с естественной МРТ. Считается лучшей техникой для оценки верхней губы.Знание нормальной изменчивой морфологии верхней губы помогает отличить слезы от нормальных вариантов. Треугольная форма чаще всего наблюдается у 66% бессимптомных добровольцев, но круглые, уплощенные и отсутствующие верхние губы также могут быть обнаружены в бессимптомных популяциях [35]. МР-артрография продемонстрировала чувствительность более 90% и специфичность, близкую к 100% при обнаружении разрывов губ. Рыхлые тела проявляются как дефекты наполнения, окруженные гиперинтенсивным гадолинием [36, 37].
Была продемонстрирована связь между разрывом губ и повреждением хряща.Это подчеркивает взаимодействие между повреждением хряща и верхней губы при прогрессировании остеоартрита [38]. Хондральное повреждение задне-нижней части вертлужной впадины как контрацептивное поражение возникает примерно в одной трети случаев клещей, вторичных по отношению к стойкому упору в передней части сустава, что приводит к небольшому задне-нижнему подвывиху. Это считается признаком плохого прогноза [39].
МР-артрография может также продемонстрировать разрыв круглой связки или слабость капсулы, которые являются спорными причинами микронестабильности бедра [40].Удлинение капсулы или повреждение подвздошно-бедренной связки или верхней губы может быть вторичным по отношению к микротравме у спортсменов [41]. В этих случаях МРТ может демонстрировать отклонения, такие как увеличение объема сустава или разрыв круглой связки (рис. 9).
Внутрисуставные костные причины боли включают несколько состояний: аваскулярный некроз (АВН), преходящий остеопороз бедра (ТОГ), опухоли и переломы, вызванные стрессом или недостаточностью. Все эти сущности могут иметь паттерн отека костного мозга, характеризующийся пониженной интенсивностью сигнала на T1-взвешенных изображениях и повышенной интенсивностью сигнала на чувствительных к жидкости последовательностях, таких как насыщенные жиром T2-взвешенные изображения или STIR-изображения.Когда нет доказательств наличия очагового поражения, связанного с паттерном отека, подозревается TOH [42]. Когда внутри отечной области видна полоса низкой интенсивности, форма и длина этой полосы становятся важными. Обычно он выпуклый по отношению к суставной поверхности в случае субхондрального напряжения или недостаточности переломов, тогда как он вогнутый, ограничивая весь некротический сегмент, в случае АВН. Когда сомнения все же сохраняются, МРТ с усилением гадолиния обычно показывает, что проксимальный участок за пределами перевязки усиливается при переломах, но не при АВН [43].
Было показано, что МРТ имеет 100% чувствительность и специфичность в проспективных исследованиях скрытых переломов бедра. Эти переломы диагностировались по отеку костного мозга и линии перелома со слабым сигналом, в основном на изображениях, взвешенных по Т1 или Т2 [44] (Рисунок 10).
При синовиальных пролиферативных нарушениях МРТ демонстрирует синовиальную гипертрофию. В случае ПВНС характерные очаги низкой интенсивности сигнала, связанные с отложением гемосидерина, лучше видны на градиентных эхо-изображениях [45] (рис. 7).В случае синовиального остеохондроматоза синовиальная гипертрофия сопровождается промежуточными сигнальными хрящевыми рыхлыми телами и / или слабосигнальными кальцинированными рыхлыми телами [46].
6. Компьютерная томография
Из-за радиационной опасности КТ была понижена после МРТ при изучении внутрисуставных причин боли в бедре. Единственное исключение, когда КТ считается более эффективным, чем МРТ, – это опухоли костей из-за ее способности характеризовать кальцификации матрикса и отображать анатомию острых травматических переломов.Типичные кальцификации матрикса включают следующее: (а) минерализация остеоида, подобная плотному облаку, (б) хондроидная кальцификация, воспроизводящая точечный рисунок попкорна, или (в) фиброзный кальциноз, похожий на измельченное стекло. Есть также опухоли, которые обычно не показывают кальцификации матрикса. КТ также используется для точной локализации очага в остеоид-остеомах, и это следует отличать от абсцесса Броди или стрессового перелома [47]. В настоящее время стандартным лечением остеоид-остеомы является чрескожная радиочастотная абляция, которая обычно выполняется под контролем КТ [48].
Довольно часто КТ широко доступна в отличие от МРТ, особенно в острых случаях. КТ выполняется в этой обстановке, когда после простой рентгенограммы сомнение в существовании перелома сохраняется. Современная мультидетекторная компьютерная томография (МДКТ) показывает результаты, сопоставимые с МРТ для выявления скрытых переломов [49].
Из-за субмиллиметрового разрешения артрографии МДКТ многие авторы считают этот метод дополнительным к МРТ артрографии. Он может даже иметь более высокую чувствительность при обнаружении патологии хряща, но меньшую чувствительность при обнаружении разрывов губ [50, 51].
CT также можно использовать для точного измерения версии бедренной кости и перекрута. Бедренный вариант измеряется углом, образованным между линией, проходящей через ось головки бедра-шейка, и другой горизонтальной линией, проведенной между обоими седалищными буграми. Нормальные значения колеблются от 5 до 25 °. Ретроверсия считается ненормальной.
Перекрут бедренной кости – это угол между линией, идущей вдоль оси головки бедренной кости и шейки, и второй линией, которая касается задней границы обоих мыщелков бедренной кости.Нормальное значение при рождении составляет примерно 32 ° и постепенно уменьшается с возрастом. У взрослых нормальное значение колеблется от 10 ° до 20 ° [52].
7. Ультразвук
Ультразвук – это метод первого выбора для диагностики дисплазии тазобедренного сустава новорожденных. В опытных руках с соответствующей техникой ультразвук также может быть полезным в течение первого года жизни [53]. Некоторые европейские системы здравоохранения поощряют всеобщее ультразвуковое обследование новорожденных между шестой и восьмой неделями. Хотя он показывает более высокие начальные затраты, он приводит к значительному сокращению общего количества и общих затрат на диспластические тазобедренные суставы, подвергающихся оперативному и неоперационному лечению [54, 55].
Ультразвук позволяет разделить детские бедра в соответствии с критериями Графа на четыре основных типа: нормальные, незрелые и диспластические (подвывих и вывих) [56]. Эта классификация основана на измерениях угла наклона вертлужной впадины (альфа), угла крыши хряща (бета) и младенческого возраста [57]. Покрытие головки бедренной кости также можно определить путем деления длины головки бедренной кости, покрытой вертлужной ямкой, на диаметр головки бедренной кости. Его нижние пределы нормы составляют 47% для мальчиков и 44% для девочек [58] (Рисунок 11).
В недавнем исследовании с участием новорожденных с высоким клиническим подозрением на DDH [59] (тест Ортолани / Барлоу, асимметрия отведения 20 ° или больше, тазовое предлежание, несоответствие длины ног и родственник первой степени, получавший лечение от DDH) , сонография тазобедренного сустава привела к изменению клинического диагноза в 52% тазобедренных суставов и к изменению плана лечения в 32% тазобедренных суставов. Это позволило избежать дальнейшего наблюдения в 23% случаев, что усилило его роль в качестве важного метода подтверждения клинического диагноза [60].
В детстве УЗИ – это быстрый метод оценки боли в бедре, и довольно часто его можно использовать, чтобы избежать использования методов облучения, таких как рентгенография или КТ.Ультразвук позволяет оценить суставной выпот, утолщение синовиальной оболочки и неоваскуляризацию, контур кости / хряща и выравнивание головки бедра и шеи. Хотя сонография чрезвычайно чувствительна при обнаружении увеличения синовиальной жидкости, она неспецифична и не может использоваться с точностью для определения типа жидкости. Преходящий синовит бедра, несмотря на то, что он является наиболее частой причиной боли у детей в возрасте от 3 до 10 лет, остается диагнозом исключения. Обычно он показывает анэхогенную жидкость, но также может быть обнаружена эхогенная жидкость [61].Выпот считается патологическим, если его толщина составляет> 2 мм [62]. Дифференциальный диагноз широк, включая остеомиелит, септический артрит, первичные или метастатические поражения, LCPD и SCFE [63]. Различить септический артрит сложно, часто требуется совместная аспирация. При септическом артрите УЗИ может продемонстрировать выпот в тазобедренный сустав, утолщение синовиальной оболочки и повреждение хряща, хотя эти проявления неспецифичны [64].
У детей с SCFE можно обнаружить ступеньку между головкой и физическим телом, в то время как аномалии контура головки бедренной кости могут указывать на наличие LCPD.В обоих случаях рентгенограммы являются обязательными для подтверждения диагноза и тяжести [65] (рис. 12).
У взрослых УЗИ чаще всего применяется для выявления повреждений сухожилий или мышц, выпота или синовита в тазобедренном суставе или прилегающих к нему сумках [66]. Суставные выпоты могут быть вызваны многими внутрисуставными процессами, и для постановки конкретного диагноза может потребоваться другой метод визуализации.
8. Nuclear Medicine
Сканирование костей у пациентов с болью в бедре может быть дополнением к другим визуализационным исследованиям, в основном при неопределенных костных поражениях, чтобы выяснить, является ли это активным поражением с аномальным накоплением радиоактивных индикаторов.Тем не менее МРТ заменила сцинтиграфию в диагностике большинства этих состояний. Примером являются стрессовые или недостаточные переломы: повышенное поглощение обычно присутствует примерно в 80% переломов в течение 24 часов, а 95% переломов проявляют активность через 72 часа после травмы [67], показывая общую чувствительность 93% и специфичность 95 % [68]. МРТ превосходит сканирование костей по чувствительности (99% -100%) и специфичности (100%) [69, 70]. Более того, сканирование кости не дает детального анатомического местоположения перелома, и обычно требуется дальнейшая визуализация [71].
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
рентген нормального таза и тазобедренного сустава Фотография, картинки, изображения и сток-фотография без роялти. Изображение 35149333.
рентген нормального таза и тазобедренного сустава Фотография, картинки, изображения и сток-фотография без роялти. Изображение 35149333.Рентгенография нормального таза и тазобедренного сустава
M L XLТаблица размеров
| Размер изображения | Идеально подходит для |
| S | Интернет и блоги, социальные сети и мобильные приложения. |
| M | Брошюры и каталоги, журналы и открытки. |
| л | Плакаты и баннеры для дома и улицы. |
| XL | Фоны, рекламные щиты и цифровые экраны. |
Используете это изображение на предмете перепродажи или шаблоне?
Распечатать Электронный Всесторонний
3456 x 5184 пикселей | 29.3 см x 43,9 см | 300 точек на дюйм | JPG
Масштабирование до любого размера • EPS
3456 x 5184 пикселей | 29,3 см x 43,9 см | 300 точек на дюйм | JPG
Скачать
Купить одно изображение
6 кредита
Самая низкая цена
с планом подписки
- Попробуйте 1 месяц на 2209 pyб
- Загрузите 10 фотографий или векторов.
- Нет дневного лимита загрузок, неиспользованные загрузки переносятся на следующий месяц
221 ру
за изображение любой размер
Цена денег
Ключевые слова
Похожие изображения
Нужна помощь? Свяжитесь с вашим персональным менеджером по работе с клиентами
@ +7 499 938-68-54
Мы используем файлы cookie, чтобы вам было удобнее работать.Используя наш веб-сайт, вы соглашаетесь на использование файлов cookie, как описано в нашей Политике использования файлов cookie
. ПриниматьРентген артрита тазобедренного сустава, объяснение
Для диагностики артрита тазобедренного сустава врач может назначить вам рентген бедра. Этот рентгеновский снимок показывает кости бедра и дает хорошее представление о состоянии сустава. Рентген бедра часто может показать наличие артрита в суставе.
На этой странице мы будем смотреть:
- Что такое артрит?
- Что такое рентген?
- Как делают рентген бедра?
- Показывает ли рентген артрит тазобедренного сустава?
- Когда я получу результаты?
Артрит – это заболевание, поражающее суставы тела.Существует ряд различных типов артрита, в том числе:
- Остеоартроз; – наиболее распространенная форма артрита бедра, при которой разрушается выстилающий хрящ (известный как «суставной хрящ») в тазобедренном суставе, вызывая повышенную боль и жесткость сустава.
- ревматоидный артрит; вызван иммунной системой, атакующей суставы, что приводит к отеку, повреждению и иногда к изменению формы самого сустава.
- фибромиалгия; влияет на мышцы, связки и сухожилия.
- Подагра; , вызванный слишком большим количеством мочевой кислоты в организме, обычно поражает большой палец ноги, хотя иногда может поражать и бедро.
- ревматическая полимиалгия; , вызванное иммунной системой, это может привести к воспалению, боли и жесткости в тазобедренном суставе и вокруг него.
Рентген – это способ получить изображение внутренней части вашего тела.Это особенно полезно для осмотра костей и может помочь врачам диагностировать и оценивать ряд состояний, включая артрит.
Рентгеновские лучи – это форма излучения. Вы не можете их увидеть или почувствовать. Во время рентгеновского излучения используемое излучение поглощается с разной скоростью, проходя через разные части тела. Чувствительная к рентгеновскому излучению пластина на другой стороне определяет количество прошедшего излучения и затем преобразует его в изображение. Плотные части вашего тела, такие как кости тазобедренного сустава, на рентгеновском снимке выглядят белыми, потому что они пропускают меньше излучения.Менее плотные части вашего тела будут отображаться на изображении как более темные участки.
Как делают рентген бедра?
Рентгеновские снимки выполняются в Circle рентгенологом-диагностом. Обычно вам делают два рентгеновских снимка бедра: спереди и сбоку. Это дает вашему врачу хороший обзор сустава под разными углами.
- Вид спереди : Известный как переднезадний (AP) вид, он сделан с передней части бедра. Хотя можно визуализировать только одно бедро, ваш врач может попросить сделать рентгеновский снимок всего таза, поскольку это позволит ему сравнить внешний вид и состояние обоих тазобедренных суставов и оценить степень любого артрита в них.
Для рентгена вас могут попросить переодеться в медицинский халат, если вы носите одежду, которая может повлиять на качество получаемого изображения, например джинсы на молнии.Рентгенолог попросит вас лечь на стол в кабинете визуализации, а затем переместит рентгеновский аппарат в правильное положение над вашим тазом. Обычно аппарат направляет свет на ваше бедро, чтобы помочь рентгенологу определить положение для рентгеновского снимка. Рентгенологу может потребоваться прощупать кости в верхней части вашего таза, чтобы убедиться, что рентгеновское изображение охватывает все. Если им вообще нужно переместить вас, стол, на котором вы лежите, можно передвинуть.
Когда будет сделан рентгеновский снимок, вы ничего не почувствуете, но вы можете услышать небольшой звуковой сигнал, показывающий, что снимок сделан.Рентгеновские лучи проходят через ваш таз и регистрируются на чувствительной к рентгеновскому излучению пластине, которая находится в столе.
- Вид сбоку: Также известный как вид сбоку, это рентгеновский снимок одного из ваших бедер сбоку. Вы будете лежать на спине на столе, а затем вас попросят поднять или согнуть ногу с противоположной стороны от бедра, которое будет подвергаться рентгенографии. Если вам трудно согнуть ногу, рентгенолог может использовать некоторые фиксирующие блоки из пенопласта, чтобы помочь вам сохранить оптимальное положение для рентгеновского снимка.
Пластина, чувствительная к рентгеновским лучам, будет помещена рядом с внешней стороной бедра для рентгеновского облучения под углом около 45 градусов. Вас могут попросить придерживать пластину за верхнюю часть, чтобы она оставалась на месте. Затем рентгенолог установит рентгеновский аппарат в правильном положении, направив его через согнутую ногу в сторону бедра.
Рентген бедра (или таза) может показать признаки артрита.В частности, вашему врачу будет интересно узнать, есть ли сужение суставной щели или образование небольших костных шпор (называемых остеофитами), которые вызваны остеоартритом. Хорошо развитый артрит, как правило, легче увидеть на рентгеновском снимке, в то время как новый или легкий артрит может быть не таким очевидным или ясным.
Если вас беспокоит или беспокоит артрит бедра, очень легко записаться на прием к одному из наших врачей-специалистов. Пожалуйста, свяжитесь с группой приема в ближайшей больнице Circle, и они назначат вам консультацию в удобное для вас время.
Варианты лечения артрита тазобедренного суставаНаши больницы
Хотите узнать больше о том, что предлагают наши больницы в Ридинге и Бате? Нажмите на варианты ниже, чтобы узнать больше.
Начало радиологии
Показания / Техника
Индикация
Рентгеновский снимок бедра используется в первую очередь для демонстрации / исключения перелома. Рентген бедра также часто используется в качестве начального теста при хронических симптомах тазобедренного сустава, например.грамм. остеоартроз.
Техника
Изображение тазобедренного сустава можно получить под разными углами. Стандартное рентгенологическое исследование бедра обычно включает в себя переднезаднее (PA) изображение и изображение сбоку. В идеале, AP-изображение показывает оба тазобедренных сустава (что, строго говоря, делает его рентгеновским снимком таза), чтобы можно было сравнить с другим бедром. Боковое направление может быть выбрано на аксиолатеральных изображениях или боковом изображении лягушачьей лапы. Различные направления объясняются более подробно ниже.
AP Изображение
Пациента кладут на спину, и рентгеновские лучи проходят через тазобедренный сустав спереди назад (рис.1). Нога поворачивается внутрь на 15–20 ° для достижения антеверсии бедренной кости. Это расширит шейку бедра (шейку), улучшив ее оцениваемость. Когда нога поворачивается наружу, большой вертел выступает за шею и улучшает визуализацию малого вертела (рис. 2).
Рис. 1. Методика получения AP изображения бедра.
Рис. 2. Изображение бедра с внутренним и внешним вращением. Обратите внимание, что внутренняя ротация улучшает оцениваемость шейки бедренной кости, поскольку большой вертел не выступает за шейку.
Боковое изображение
Существуют различные методы боковой визуализации. Чаще всего используются аксиолатеральное изображение, латеральное изображение лягушачьей лапы и изображение Лауэнштейна.
Аксиолатеральное изображение
Пациента кладут на спину. Непораженное бедро отводится и поднимается (используя подушку / блок в качестве опоры), обеспечивая вид на пораженное бедро медиально (рис. 3). Рентгеновский аппарат расположен так, чтобы направлять рентгеновские лучи точно через шейку бедренной кости (горизонтальный луч), обеспечивая оптимальные беспрепятственные изображения и сводя к минимуму чрезмерное проецирование малого / большого вертела.
Основное преимущество заключается в том, что пациент может оставить болезненную ногу плоской. Таким образом, после травмы или у неподвижных / послеоперационных пациентов аксиолатеральное изображение является первым выбором для боковой визуализации.
Рис. 3. Методика аксиолатеральной рентгенографии тазобедренного сустава.
Изображение лягушачьей лапки сбоку
Бедро отведено (примерно 45˚), колено согнуто (примерно 30˚- 45˚). Стопа может опираться на внутреннюю сторону противоположного колена (рис. 4).Рентгеновские лучи проходят через тазобедренный сустав от медиального к латеральному направлению.
Эту технику можно также использовать для визуализации обоих тазобедренных суставов; так называемое изображение Лауэнштейна (= изображение лягушачьей лапки). Стопы поставьте вместе (рис. 5). Это изображение особенно полезно для оценки формы головок бедренной кости и переходов голова / шея; например для подтверждения эпифизиолиза и болезни Пертеса (= аваскулярный некроз).
Рис. 4. Техника получения бокового изображения лягушачьей лапки.
Рисунок 5.Техника создания образа Лауэнштейна.
Примечание. Если есть подозрение на перелом или вывих бедра, важно , а не , чтобы сделать боковой снимок лягушачьей лапы / снимок Лауэнштейна. Это очень болезненно и может осложнить перелом / вывих.
Нормальная анатомия
Проксимальный отдел бедра образован проксимальным диафизом бедра, большим / малым вертелом, шейкой бедра и головкой бедренной кости. Тазобедренный сустав представляет собой шаровой (= головка бедренной кости) и суставную впадину (вертлужную впадину). Вертлужная впадина образована тремя сросшимися костными структурами: подвздошной, седалищной и лобковой (полное сращение костей достигается в возрасте 20-25 лет).
Артерия круглой связки (ligamentum teres) снабжает головку бедренной кости кровью, но основными поставщиками крови являются медиальная / латеральная огибающая бедренная артерия, берущая начало в глубокой бедренной артерии (a. Femoralis profunda – AFP) (рис. 6) .
Рисунок 6. Васкуляризация бедра.
Круглая связка – это внутрисуставная связочная структура, соединяющая головку бедренной кости с вертлужной впадиной (через ямку головки бедренной кости). Точное значение и функция связки еще полностью не изучены.Одна из теорий заключается в том, что связка выполняет стабилизирующую функцию и разрыв может привести к нестабильности.
Тазобедренный сустав окружен твердой суставной капсулой. Капсула окружает тазобедренный сустав и большую часть шейки бедра (рис. 7) с несколькими связками и мышцами, обеспечивающими дополнительную стабильность.
Рисунок 7. Анатомия капсулы тазобедренного сустава.
AP Изображение
Вертел образован большим и малым вертелом.Оба являются задними структурами; большой вертел находится на заднебоковой стороне, а малый вертел – на заднемедиальной стороне.
Когда бедро повернуто внутрь, проекция большого вертела на шейку бедра сводится к минимуму, улучшая видимость контуров большого вертела и шейки бедра (рис. 8). С малым вертелом происходит обратное; видимость улучшается при внешнем вращении и уменьшается при внутреннем вращении.
Рисунок 8.AP-изображение левого бедра при внешнем вращении и внутреннем вращении. Обратите внимание на различия в видимости шейки бедра и большого / малого вертела при использовании различных техник.
Шейка бедренной кости и большой вертел должны быть надежно оценены, поэтому изображения AP обычно делаются при внутренней ротации 15–20 ° (см. Также раздел «Техника» ).
Нормальная головка бедренной кости имеет ровные контуры и покрыта хрящом (примечание: сам хрящ на рентгеновском снимке не виден).На медиальной стороне головки бедренной кости имеется небольшой отпечаток: ямка головки бедра. Ямка не покрыта хрящом и включает круглую связку и круглую связочную артерию.
В нормальном тазобедренном суставе крыша вертлужной впадины покрывает всю головку бедренной кости (хорошее покрытие). Передняя и задняя стенки вертлужной впадины выступают над головкой бедренной кости и не могут быть легко различимы на снимке ПА (рис. 9).
Рис. 9. Нормальная анатомия левого бедра на снимке AP
Строки на образе AP
Некоторые полезные линии могут быть идентифицированы на изображении AP, чтобы отличить нормальную анатомию от патологии (рис.10):
- подвздошно-гребешковая линия / подвздошно-лобковая линия: линия на внутренней стороне подвздошной кости, продолжающаяся внизу вдоль краниального края верхней лобковой ветви.
- ilioischial line: проходит вдоль внутреннего края подвздошной кости внизу (через конфигурацию слезной капли), продолжаясь вдоль медиальной стороны седалищной кости.
- Линия Шентона: воображаемая линия в основании верхней ветви лобковой кости, продолжающаяся вдоль нижнемедиальной стороны шейки бедра.
- Слеза: расположена на медиальной стороне головки бедренной кости и также известна как U-образная форма.Боковая линия образована кортикальным краем вертлужной впадины и медиальной линией, проходящей через кортикальный медиальный край вертлужной впадины (= четырехугольная пластинка, где она встречается с малым тазом), см. Также рисунок 11.
- передняя / задняя стенка вертлужной впадины: эти линии образованы боковыми краями передней и задней вертлужной впадины соответственно. Они выступают над головкой бедренной кости, и их бывает трудно идентифицировать.
Вышеупомянутые линии должны быть плавными и непрерывными.Если линия отсутствует или ненормальна, следует заподозрить местную патологию, например перелом или поражение косточки.
Рис. 10. Подвздошно-гребешковая линия, подвздошно-ишиальная линия, капля слезы и линия Шентона на AP-изображении левого бедра.
Рис. 11. Иллюстрация того, как образуется рентгенологическая слезная капля (U-образная фигура); AP-изображение в сагиттальном направлении показывает, что кора вертлужной впадины и четырехугольная пластина вместе образуют конфигурацию слезной капли.
Трабекулярный узор
В шейке бедра также может наблюдаться трабекулярный узор. Трабекулы в кости обеспечивают поддержку во время стресса и развиваются по схеме, зависящей от степени стресса; трабекуляция увеличивается в областях с большим стрессом.
В нижней части шейки бедра имеется рентгенопрозрачная область (расположена между тремя группами трабекул). Эта анатомическая область содержит относительно ограниченную трабекуляцию и называется треугольником Уорда – не путать с остеолитическим поражением (рис.12).
Большой вертел и краниолатеральная и нижнемедиальная часть головки бедренной кости несколько более прозрачны также из-за относительно ограниченной трабекуляции; это физиологично.
В нормальном бедре костные трабекулы непрерывные и гладкие. Если они прерваны, следует заподозрить перелом (см. Раздел «Патология»).
Рис. 12. Нормальный трабекулярный рисунок шейки и головки бедренной кости.
Боковое изображение
При аксиолатеральной визуализации будут предприняты попытки оптимального изображения шейки бедренной кости (рис.13).
Рис. 13. Нормальная анатомия на аксиолатеральном изображении левого бедра.
Изображение лягушачьей лапы особенно полезно для оценки формы головки бедренной кости и перехода голова / шея (рис. 14).
Рис. 14. Нормальная анатомия левого бедра на изображении лягушачьей лапы.
Контрольный список
Следующие пункты можно использовать в качестве руководства для оценки рентгеновского снимка бедра.
Общий:
- Техника: все ли правильно изображено; подходит для оценки? Можно ли ответить на вопрос?
- Минеральная плотность кости? Поражения костной ткани?
- Проверьте кору; кора головного мозга прервана? разрушение коры?
- Нормальный трабекулярный узор на головке / шее бедренной кости?
- Аномальная подвздошно-гребешковая линия, подвздошно-ишиальная линия, слезная капля или линия Шентона?
- Тазобедренный сустав: положение? остеоартрит? Асимметрия по сравнению с другим бедром?
- Патологии вне тазобедренного сустава?
- Изменения по сравнению с предыдущими экзаменами?
Патология
Переломы проксимального отдела бедренной кости
Аваскулярный некроз
Перелом вертлужной впадины
Вывих бедра
Остеоартроз
Протез бедра
Переломы проксимального отдела бедра
Переломы проксимального отдела бедра довольно часто возникают у пожилых пациентов с остеопорозом и могут быть вызваны простым падением.У молодых людей они чаще возникают в результате высокоэнергетической травмы.
Классическая клиническая картина перелома проксимального отдела бедренной кости – укорочение и искривление пораженной ноги.
Характеристики перелома проксимального отдела бедренной кости:
- малый вертел легче идентифицируется по изгибу ноги
- Обрыв коркового вещества и / или разрыв при переломе
- расплывчатая плотная («белая») линия в проломе
- Нарушение трабекуляции кости в головке / шейке бедренной кости
- прервана линия Шентон
Переломы проксимального отдела бедра можно подразделить следующим образом (рис.15):
- Перелом шейки бедра (= внутрикапсулярный перелом)
- чрезвертельный / межвертельный перелом
- Изолированный перелом большого и малого вертела
- Подвертельный перелом
Рисунок 15. Обзор типов переломов проксимального отдела бедренной кости
Внутрикапсулярные переломы
Шейка бедра – самое слабое место проксимального отдела бедра; это внутрикапсулярный перелом, который можно подразделить на субкапитальный, среднецервикальный и базисервикальный (рис.15).
Внутрикапсульные переломы связаны с высоким риском внутрикапсулярного повреждения сосудов. Это может вызвать деваскуляризацию головки бедренной кости и, в конечном итоге, аваскулярный некроз. В результате как прерывания кровоснабжения, так и ограниченной внутренней стабильности, внутрикапсулярные переломы также влекут за собой более высокий риск несращения / неправильного сращения по сравнению с экстракапсулярными переломами.
Классификация Гардена обычно используется для классификации переломов шейки бедра (рис. 16):
- Сад I: неполный перелом, связанный с некоторой вальгусностью головки бедренной кости.Вальгусное положение прерывает / нарушает трабекулярный узор на голове / шее (рис. 17). Вальгусные ретинированные переломы также относятся к типу I.
- Garden II: полный перелом субкапитала без вывиха. Благодаря анатомическому положению головы трабекулярный узор на голове / шее не нарушается (рис. 18).
- Garden III: полный перелом субкапитала с некоторым вывихом. Голова с варусным углом наклона.
- Garden IV: полный перелом субкапитала с полным вывихом (рис.19).
Рисунок 16. Классификация садов.
Рис. 17. Перелом шейки бедренной кости по саду I. Изображение AP, в частности, показывает кортикальный разрыв и удар (= нечеткая плотная линия). Наблюдается легкое нарушение трабекулярного рисунка и легкое вальгусное положение головки бедренной кости.
Рисунок 18. Перелом шейки бедра Garden II (полный перелом без вывиха).
Рисунок 19.Гарден IV тип перелома шейки бедренной кости с черепным вывихом бедренной кости.
Экстракапсулярные переломы
Чрезвертельные переломы бедренной кости возникают между большим и малым вертелом. Эти переломы часто связаны со значительным вывихом (в том числе из-за мышечного вытяжения) и поэтому почти всегда требуют хирургического вмешательства (рис. 20).
Риск аваскулярного некроза головки бедренной кости меньше по сравнению с внутрикапсулярными переломами.
Когда нет отдельных переломов большого и большого вертела, мы используем термин межвертельный перелом бедренной кости.
Изолированный перелом большого вертела может быть вызван прямой травмой.
Изолированный перелом малого вертела встречается редко и может возникать как отрывной перелом подвздошно-поясничной мышцы в молодом возрасте. Важно: у взрослых с изолированным переломом малого вертела всегда остерегайтесь патологического перелома (например, метастазов в кости).
Рисунок 20. Чрезвертельный перелом бедренной кости.
Подвертельный перелом
Этот тип перелома обычно возникает в результате высокоэнергетической травмы у молодых пациентов.Перелом располагается каудально к вертлугам.
Также может иметь место комбинированный межвертельный / подквертельный перелом бедренной кости (перелом затрагивает как малый / большой вертел, так и подвертельную область), см. Рис. 21. Сильные механические силы тела часто дестабилизируют перелом, и будет предпочтительна внутренняя фиксация.
Рис. 21. Оскольчатый перелом проксимального отдела бедренной кости, состоящий из комбинированного межвертельного / подвертельного перелома бедренной кости.
Примечание:
Переломы проксимального отдела бедра могут быть очень незначительными, особенно в случае ретинированных переломов шейки бедра (рис. 22). Остеофиты («воротниковые остеофиты») при коксартрозе можно легко принять за перелом шейки бедренной кости (и наоборот).
В случае сомнений на рентгенограмме тазобедренного сустава с сильным клиническим подозрением, может быть проведена компьютерная томография для дополнительного анализа.
Рис. 22. Пример упущенного ретинированного перелома шейки бедренной кости. На новом снимке, сделанном через три недели после стойких симптомов тазобедренного сустава, отчетливо виден перелом шейки бедра с вывихом (Garden III).
Тип перелома, степень вывиха и возраст пациента являются важными факторами, определяющими лечение.
Переломы шейки бедра при вальгусной области (Garden I) относительно стабильны и часто лечатся консервативно (также с учетом опыта / предпочтений хирурга). При консервативной стратегии всегда следует учитывать риск вторичного вывиха.
При хирургическом лечении можно выбрать фиксацию с использованием остеосинтеза (комбинация пластина-винт или изолированные винты) или протезирование тазобедренного сустава (протез головы и шеи, тотальный протез бедра).
Аваскулярный некроз
Известным осложнением переломов шейки бедренной кости является аваскулярный некроз (АВН) головки бедренной кости. Травматическое повреждение питающих артерий вызывает остеонекроз.
Нетравматическая форма АВН может иметь множество причин, включая гематологические нарушения (такие как талассемия и серповидноклеточная анемия), хроническое употребление кортикостероидов и хроническая почечная недостаточность.
Рентгенологическая характеристика АВН головки бедренной кости (рис. 23/24):
- стадия I: нормальная / легкая остеопения как признак резорбции кости
- стадия II: смешанная картина остеопении / склероза и / или субхондральных кист
- стадия III: серповидный знак (линейное субхондральное просветление) и / или корковый коллапс
- IV стадия: вторичный остеоартроз тазобедренного сустава
Примечание. Рентгеновские изображения на начальном этапе могут показаться нормальными.На этом этапе на МРТ могут быть видны отклонения (эта процедура не будет обсуждаться в этом курсе).
Рисунок 23. Стадии аваскулярного некроза (АВН) на рентгенограмме бедра. Примечание: на I стадии рентгенография бедра может показаться совершенно нормальной.
Рис. 24. AP-изображение правого бедра. Аваскулярный некроз правой головки бедра; смешанная картина склероза и субхондрального просвета, связанная с кортикальным коллапсом головки бедренной кости (= стадия III).
Перелом вертлужной впадины
Переломы вертлужной впадины обычно возникают в результате высокоэнергетической травмы.
Точная классификация переломов вертлужной впадины сложна (требуется компьютерная томография!) И здесь не будет обсуждаться. Грубо говоря, различают переломы задней и передней вертлужной впадины. Вывих или неровность суставной поверхности в конечном итоге приведет к раннему остеоартриту (риск остеоартрита сильно зависит от типа перелома вертлужной впадины).
Характеристики перелома вертлужной впадины на рентгенограмме таза / бедра (рис. 25/26):
- разрыв подвздошно-гребенчатой / подвздошно-лобковой линии
- разрыв подвздошно-язычной линии
- нарушение или асимметрия (по сравнению с противоположной стороной) конфигурации слезной капли
- Нарушение линий передней / задней стенки
Рис. 25. AP-изображение правого бедра. Перелом вертлужной впадины справа с прерыванием / разрывом подвздошно-гребневой и подвздошно-исхиальной линий.Белая стрелка указывает на выступающий фрагмент кости.
- 9048
Рис. 26. Компьютерная томография перелома вертлужной впадины в корональном направлении (пациент на рис. 25). Обратите внимание, что количество линий перелома намного больше, чем предполагает рентгенография таза.
Вывих бедра
Вывих бедра случается редко и обычно вызван высокоэнергетической травмой. Распространенным механизмом является так называемая «поломка приборной панели»; водитель автомобиля ударяется согнутым коленом о приборную панель. Помимо вывиха задней части бедра, часто бывает также перелом задней вертлужной впадины.
Практически во всех (90%) случаях имеется вывих заднего бедра.
Рентгенологические характеристики вывиха заднего бедра (рис.27):- головка бедра сзади и выше вертлужной впадины
- большой вертел часто выступает свободно (в результате внутренней ротации бедра)
- головка бедренной кости несколько меньше по сравнению с контралатеральной стороной, потому что она ближе к пластине (меньший коэффициент усиления при расходящихся рентгеновских лучах)
Вывихнувшее бедро необходимо как можно скорее переместить; длительный вывих бедра увеличивает риск возможного аваскулярного некроза головки бедра.
Рисунок 27. Задний вывих бедра.
Коксартроз
Остеоартрит – сложное заболевание, характеризующееся синовитом, износом хряща, реактивным образованием костной ткани (остеофиты) и субхондральными аномалиями. Это связано с разнообразием симптомов. Пациенты могут жаловаться на прогрессирующую боль в зависимости от нагрузки и / или снижение функции бедра. Остеоартроз бедра называется коксартрозом.
Остеоартрит может быть первичным без очевидной причины.Вторичный остеоартрит развивается, например, после перелом.
Рентгенологическая характеристика остеоартроза (рис. 28):- Сужение суставной щели вследствие потери хряща
- Субхондральный склероз (повышенное образование костной ткани вследствие повышенного давления с потерей хряща)
- Образование остеофитов (экзостозы костей, пытающиеся увеличить поверхность сустава)
- Субхондральные кисты (вторичные из-за микропереломов субхондральной кости и давления синовиальной жидкости).
Рисунок 28. AP-изображение правого бедра при остеоартрозе
Артропластика бедра
Протез бедра – это вариант лечения остеоартрита. В большинстве случаев заменяется вертлужная впадина и бедро – полное эндопротезирование тазобедренного сустава (THA). Можно выбрать как цементированный THA, так и нецементированный THA.
Если перелом шейки бедра и пациент старше (а продолжительность жизни ограничена), может быть достаточно замены головы и шеи – гемиартропластики (HAP).При HAP удаляется только головка бедренной кости и сохраняется вертлужная впадина. См. Рисунок 29.Рисунок 29. Тотальное эндопротезирование тазобедренного сустава (THA) в сравнении с гемиартропластикой (HAP).
Вывих при артропластике тазобедренного сустава
Потенциальным осложнением эндопротезирования тазобедренного сустава является вывих (рис. 30). Как и в случае с нормальным бедром, большинство протезов бедра смещается в сторону задней части (см. Также раздел «Вывих бедра»). Это может произойти, когда человек встает с низкого стула, совершает вращательные движения или надевает обувь.
При мягком расслаблении мышц бедро обычно можно переместить. В противном случае можно выбрать изменение положения под анестезией.
Если вывих тазобедренного сустава повторяется, можно рассмотреть возможность повторного хирургического вмешательства для коррекции артропластики тазобедренного сустава.Рис. 30. AP и аксиолатеральное изображение левого бедра. При тотальном эндопротезировании тазобедренного сустава (THA) происходит задний вывих, при котором головка располагается кзади и выше чашечки.
Расшатывание / инфекция артропластики тазобедренного сустава
Несмотря на все меры предосторожности, протез может инфицироваться.Симптомы пациентов могут быть нечеткими и трудно интерпретируемыми.
Инфекция может проявляться расшатыванием протеза.
Характеристика расшатывания протезов бедра Рентгенография:- зона просветления> 2 мм вокруг протезного материала
- миграция протеза
Характеристика инфекции протеза тазобедренного сустава на рентгенограмме тазобедренного сустава (рис.31):
- нечеткая перипротезная резорбция кости
- Неправильная деструкция кости и реакция надкостницы
Рисунок 31.AP изображение цементной гемиартропластики (HAP). Нечеткая перипротезная резорбция кости и периостальная реакция предполагают инфекцию HAP. Изображение справа – первое послеоперационное изображение после установки HAP без признаков инфекции.
Примечание: легкие инфекции могут иметь нормальный рентгеновский снимок или имитировать отслойку.
Все вышеперечисленные характеристики могут быть очень малозаметными, поэтому необходима тщательная оценка предыдущих тестов.
В случае тяжелой инфекции протез следует удалить, а бедро оставить без головы и шеи; так называемая ситуация с опорой.Перелом перипротеза
Перелом может произойти в любом протезе. Обычно это травматические переломы (рис. 32). Перелом также может развиться во время операции (например, в случае слабой остеопоротической кости), однако это случается гораздо реже.
В зависимости от типа перелома хирургическое вмешательство может быть выбрано или нет.Рисунок 32. Травматический перипротезный перелом на уровне ножки тотального протеза бедра.
Источники
- Б.J. Manaster et al. Необходимые условия – визуализация опорно-двигательного аппарата. 2007
- N. Raby et al. Неотложная и неотложная радиология – Руководство по выживанию. 2005.
- К.Л. Бонтрагер, Дж. П. Лампиньяно. Учебник по рентгенопозиционированию и родственной анатомии. 2014 (8-е издание)
- Сын-Джэ Лим, Мэриленд, Юн-Су Парк, Мэриленд. Обычная рентгенография бедра: обзор радиографических методов и характеристик изображения. Бедро и таз 2015.
- L. Cerezal et al. Анатомия, биомеханика, визуализация и лечение травм круглой связки.Рентгенография 2010 г.
Автор
Редактирование текста и изображений:
- др. A van der Plas (радиолог MSK Maastricht UMC +)
20.12.2017 (переведено на английский: 19.03.2018)
Авторские права
Все работы (текст, иллюстрации, визуальные элементы), представленные на этом веб-сайте, являются собственностью Аннелис ван дер Плас.
Его нельзя использовать без письменного разрешения Аннелис ван дер Плас.Проверьте себя
Для этого класса нет разделов Test Yourself.
рентгеновских снимков, компьютерной томографии, МРТ и УЗИ
Остеоартрит: общее заболевание суставов
Остеоартроз (ОА) – одно из наиболее распространенных заболеваний суставов. Чаще всего поражаются суставы бедра, колена, плеча, большого пальца ноги и основания большого пальца. Дегенерация суставного хряща, приводящая к остеоартриту, может происходить естественным образом с течением времени с возрастом или как вторичное состояние по сравнению с ассоциированной травмой, такой как травма, повторяющийся стресс или производственная травма.Дегенерация суставного хряща – процесс постепенный.
Результаты рентгенологического исследования зависят от стадии ОА человека. Врач, заказавший визуализацию, будет использовать описание и градацию остеоартрита («локализованный или диффузный» и «легкий, средний или тяжелый» и т. Д.), Чтобы определить варианты лечения. Лечение включает консервативную, консервативную терапию или хирургическое вмешательство.
- Нехирургическое лечение может включать физиотерапию, изменение физической активности, пероральные препараты и / или внутрисуставные инъекции стероидов
- Хирургические варианты включают остеотомию или замену сустава.
Виды визуализации при остеоартрозе
Обычные рентгенограммы – Рутинные рентгеновские обследования
Независимо от пораженного сустава, остеоартрит выявляется на обычных рентгенограммах (рентгеновских снимках) по характеристикам, которые отличаются от других заболеваний суставов, таких как ревматоидный артрит. В частности, рентгеновский снимок сустава с остеоартритом покажет сужение пространства между костями сустава, в котором изношен хрящ, как показано на изображении ниже.
Переднезадний (спереди назад) рентгеновский снимок колена, показывающий остеоартрит. Обратите внимание на более узкий интервал в правой части изображения, где хрящ дегенерировал.При потере хряща кость трется о кость. Это может привести к образованию кист или полостей, заполненных жидкостью, которые также будут видны на рентгеновском снимке. Организм также реагирует склерозом (повышенная плотность костей), при котором больше кости растет там, где раньше был хрящ. Поверхности суставов смещаются, и могут образовываться остеофиты (костные шпоры).Существуют основные стандартные рентгеновские снимки для визуализации каждого сустава:
- Переднезадний вид (вид спереди назад)
- Вид сбоку (внешняя сторона)
- Один или два вида под углом (45 градусов)
Для обнаружения раннего износа хряща HSS использует специальные рентгеновские снимки вместо или в дополнение к этим стандартным снимкам. Эти специализированные виды предназначены для повышения чувствительности обычного рентгенографического исследования.
Специализированная диагностическая визуализация
Симптомы остеоартрита могут проявиться еще до того, как повреждение можно будет увидеть на стандартном рентгеновском снимке.По этой причине радиологи Госпиталя специальной хирургии часто используют более чувствительные методы МРТ, КТ и ультразвуковой визуализации, которые лучше подходят для выявления раннего остеоартрита.
- МРТ (магнитно-резонансная томография) – это очень чувствительное изображение, которое может выявить незначительные изменения в костных и мягких тканях. МРТ может показать реактивный отек кости (скопление жидкости в костном мозге, которое вызывает отек), воспаление мягких тканей, а также дегенерированный хрящ или костные фрагменты, застрявшие в суставе.HSS использует протокол конкретных импульсных последовательностей МРТ для выявления ранних признаков дегенерации хряща. Когда признаки износа хряща обнаруживаются на ранней стадии, можно начать лечение, чтобы предотвратить или отсрочить прогрессирование. Это, в свою очередь, может отсрочить или устранить необходимость в хирургическом вмешательстве.
МРТ бедер: остеоартрит, отек головки бедренной кости и вертлужной впадины. - КТ (компьютерная томография) , также называемая компьютерной томографией, отлично подходит для выявления остеофитов (костных шпор) и того, как они влияют на соседние мягкие ткани.КТ исследования также полезны в качестве руководства по терапевтическим и диагностическим процедурам.
Компьютерная томография артрита, показывающая обломки костной ткани бедренной кости - Ультразвук чрезвычайно чувствителен для выявления синовиальных кист, которые иногда образуются у людей с остеоартритом. Ультразвук отлично подходит для оценки связок и сухожилий вокруг сустава, которые могут быть растянуты или разорваны из-за остеоартрита.
Помимо помощи в диагностике остеоартрита, рентгенографические технологии также могут помочь вашему врачу при проведении лечения.Например, анестетики и / или стероиды, вводимые в сустав, страдающий артритом, могут помочь уменьшить боль при остеоартрите. Такие инъекционные процедуры полезно выполнять с использованием визуальных подсказок, поскольку врач может видеть, что кончик иглы надлежащим образом вставлен в суставную щель. Такой вид прямой визуализации может быть выполнен с помощью компьютерной томографии, ультразвука или рентгеноскопии (непрерывный рентгеновский снимок в реальном времени, который работает как рентгеновский фильм). Совместная инъекция, выполняемая под контролем рентгеноскопии или КТ, называется артрограммой.Радиолог введет небольшое количество контрастного вещества в сустав, чтобы лучше визуализировать его и подтвердить правильность установки иглы. С помощью ультразвука рентгенолог непосредственно визуализирует иглу внутри сустава, а также соседние мышцы, артерии и вены.
Преподаватели отделения радиологии и визуализации HSS в HSS являются сертифицированными радиологами, прошедшими специальную стажировку в области скелетно-мышечной визуализации и визуализации поперечных срезов (МРТ, КТ и УЗИ).Хотя некоторые из этих процедур выполняют врачи других специальностей, радиологи – это врачи, обученные использованию всех форм визуализации. У них также есть специальная подготовка в области физики, лежащей в основе визуализации, безопасного использования ионизирующего излучения (рентгеноскопия / КТ), а также в области МРТ и безопасности ультразвука.
Визуализация остеоартрита тазобедренного и коленного суставов
Визуализация тазобедренного сустава
Стандартный рентгеновский снимок бедра
- Стандартные стандартные рентгенографические изображения, полученные при боли в бедре из-за остеоартрита, представляют собой переднезадний (спереди назад) и боковой (внешний вид) вид.В больнице специальной хирургии осмотр таза обычно назначается как часть первоначального обследования для визуализации других потенциальных источников боли в бедре, например, поясницы или крестцово-подвздошных суставов.
- Расположение этих изображений очень специфично, поскольку воспроизводимость неоценима для отслеживания прогрессирования состояния, реакции на лечение и / или для предоперационного планирования.
Дополнительные, дополнительные рентгеновские снимки бедра
Дополнительные рентгенограммы обычно выполняются хирургами по замене суставов HSS.Они включают боковой вид по Левенштейну, боковой поперечный разрез, ложный профиль и удлиненную шейку бедренной кости. Все это помогает определить точное место, где происходит раннее сужение суставной щели / или костные изменения, которые являются причиной или вторичными по отношению к остеоартриту.
Результаты рентгенологического исследования остеоартроза тазобедренного сустава
- Обычно сужение суставной щели является очаговым в суперолатеральном направлении, апикальном (вверх и в таз) или медиальном (в центре средней линии).
- По мере того, как потеря хряща становится серьезной, на рентгенограммах становятся очевидными костные кисты и склеротическое ремоделирование (повышенная плотность кости, заполняющая пространство, ранее занимаемое хрящом).
- Остеофиты (костные шпоры) образуются в направлении, противоположном направлению потери хряща и сужения суставной щели. Остеофиты образуются в попытке стабилизировать суставы и компенсировать потерю хряща и сужение суставной щели.
Визуализация коленного сустава
Стандартный рентген коленного сустава
Стандартные рентгенологические исследования, полученные для оценки коленных суставов у пациентов с остеоартрозом:
- Переднезадний вид (A) (вид спереди назад).В HSS такой вид обычно получается, когда пациент стоит и опирается на сустав.
- Вид сбоку (внешняя сторона).
- Вид снизу на оба надколенно-бедренных сустава (вид сверху, на коленные чашечки).
Дополнительные, дополнительные рентгеновские снимки коленного сустава
Дополнительные рентгенограммы обычно заказываются в больнице специальной хирургии. Чаще всего это будет задне-передний (задне-передний) рентгеновский снимок, сделанный, когда колено несет нагрузку (положение стоя) и находится в легком сгибании (колени слегка согнуты).Это положение помогает рентгенологу оценить, есть ли потеря хряща в задней (задней) части медиального (внутренняя) или латерального (внешняя сторона) отделов коленного сустава. Позиционирование для этих взглядов очень специфично.
Результаты рентгеновского исследования остеоартроза коленного сустава
Как правило, наиболее сильно поражается хрящ в одном из отделов сустава (то есть медиальном, латеральном или переднем отделе пателлофеморального сустава). Рентгенография стоя может показать сужение пораженной суставной щели коленного сустава.Изменение положения коленного сустава очень часто является причиной или следствием остеоартрита. Пателлофеморальный сустав (в передней части колена) может быть очагом остеоартрита колена или частью более общего состояния. Боковой подвывих или смещение надколенника очень распространены.
По мере прогрессирования заболевания вдоль краев суставов образуются остеофиты (костные шпоры), обычно возникают костные кисты и склероз. Когда костно-хрящевые или хрящевые фрагменты отламываются, они могут оставаться в суставе или могут увеличиваться в размерах и называются внутрисуставными рыхлыми телами.В результате артрита в суставе может образовываться жидкость, и это называется выпотом.
Отзыв Хелен Павлова, MD, FACR
Обновлено: 24.05.2013
Авторы
Диагностика боли в бедре
«Правильная визуализация и анализ жизненно важны для определения правильного лечения боли в бедре».
Правильный диагноз боли в бедре важен для получения правильной помощи.Специализация и непревзойденный опыт – отличительные черты медицинского персонала Службы сохранения тазобедренных суставов. Расширенные тесты на боль в бедре, доступные в HSS, помогают нашим специалистам поставить правильный диагноз и выбрать правильное лечение. Для диагностики боли в тазобедренном суставе проводятся как физикальное обследование, так и радиологическое обследование. Без официального прочтения опытным радиологом малозаметные рентгеновские данные (например, слезы, инфекции, систематические заболевания, опухоли и т. Д.) Могут оставаться незамеченными до тех пор, пока аномалия не разовьется до такой степени, что специалист, не занимающийся визуализацией, может определить это.Задержки в диагностике увеличивают медицинские расходы и могут значительно повлиять на лечение и конечный результат для пациента. Квалифицированные сотрудники Службы сохранения тазобедренного сустава помогают пациентам и их семьям понять их боль в бедре и все доступные варианты лечения.
Осмотр тазобедренного сустава
Во время медицинского осмотра, проводимого врачом службы, будет оцениваться походка или походка пациента. Затем будет исследован диапазон движений бедра пациента, чтобы узнать, исходит ли проблема, вызывающая боль в бедре, от позвоночника, есть ли бурсит в большом вертеле или имеется стянутость подвздошно-большеберцового бандажа.Врач также проверит внутреннее и внешнее вращение бедер пациента, найдет расхождения в длине ног, проверит силу мышц бедра и проверит диапазон движений в спине.
“Что вызывает боль в бедре?”
Оценка аномалий тазобедренного сустава
Медицинская визуализация, включая рентген и магнитно-резонансную томографию (МРТ), имеет решающее значение для диагностики боли в бедре. Рентген может выявить избыток кости на головке или шейке бедренной кости и на крае вертлужной впадины. МРТ может выявить истирание или разрывы хряща и верхней губы.
Иногда необходимо найти способ отличить боль, исходящую от тазобедренного сустава, от боли, исходящей от нижней части живота. Для этого в бедро можно ввести стероидный анальгетик. Если боль исходит из тазобедренного сустава, инъекция облегчает боль и подтверждает диагноз боли в бедре. Как только это будет установлено, можно будет выполнить правильную визуализацию, чтобы лучше понять, как обеспечить облегчение. Если боль не проходит, значит, она исходит снаружи тазобедренного сустава и необходимо дальнейшее обследование.
«У меня повторяющиеся боли в паху».
Тестирование
Несмотря на то, что пациенты могли проходить тесты до поступления в HSS, дополнительные тесты с использованием нашего современного оборудования могут выявить состояния или проблемы, которые ранее не наблюдались. Группа HSS Radiology & Imaging признана на национальном и международном уровнях как ведущий центр в области передовой, опорно-двигательной, ортопедической, ревматологической, клинической и исследовательской визуализации. Ежегодно выполняется около 200 000 обследований опорно-двигательного аппарата (включая МРТ, компьютерную томографию (КТ), ультразвук и ядерную медицину), из которых около 132 500 представляют собой обычную рентгенографию (рентген) и интервенционные процедуры.
“Мое бедро издает щелчок.”
Пациенты могут пройти некоторые из следующих анализов:
Рентгеновские снимки
Рентген (рентгенограммы) – наиболее универсальный и часто используемый метод диагностической визуализации. Рентген похож на фотографию, сделанную в портретной студии. Радиолог-технолог (RT) использует невидимое рентгеновское излучение (более короткая длина волны), чтобы создать изображение, подобное фотографу, использующему видимый свет. Рентгеновский аппарат излучает электромагнитные волны (излучение), которые проходят через тело и открывают пленку, чтобы показать внутреннюю структуру тела.Уровень радиационного облучения от рентгеновских лучей не является вредным, но врач примет особые меры предосторожности, если беременность возможна.
«Хотя пациенты могут иногда приходить на прием без рентгена, объясняя это тем, что их врач сказал, что« они были нормальными », все же есть масса информации, которую можно получить с помощью рентгеновского снимка».
Кости, опухоли и другие плотные вещества кажутся белыми или светлыми, потому что они поглощают излучение. Менее плотные мягкие ткани и трещины в костях пропускают излучение, из-за чего эти части выглядят темнее на рентгеновской пленке.Иногда, чтобы выделить на снимке определенные органы, пациентам дают сульфат бария или краситель.
Изображение демонстрирует структуры тела и называется рентгенограммой или рентгеновским снимком. Рентгеновские лучи демонстрируют структуры тела пропорционально их плотности. Чем плотнее ткань (кость по сравнению с жиром), тем меньше рентгеновских лучей проходит через нее.
МРТ
МРТ – это диагностический тест, который показывает как мягкие ткани, так и кости. МРТ выявляет повреждения и аномалии мягких тканей с большей чувствительностью и специфичностью, чем обычные методы визуализации.Госпиталь специальной хирургии обладает опытом в области МРТ-визуализации с высоким разрешением, демонстрируя мельчайшие детали суставного хряща, патологии сухожилий, визуализацию периферических нервов и других структур мягких тканей, которые не всегда выявляются при рутинных МРТ-исследованиях.




 ), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
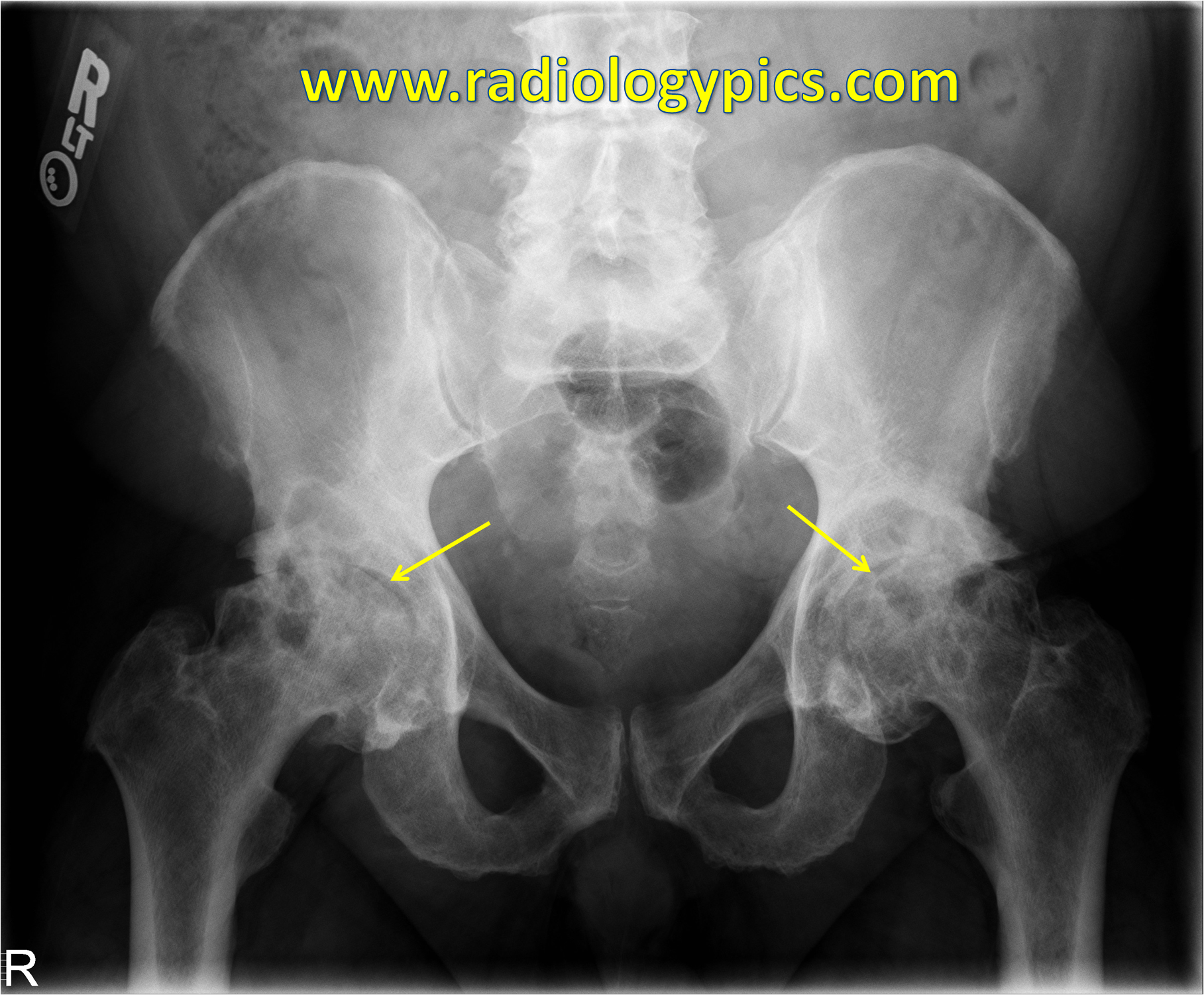


 Пациент ощущает периодическую болезненность и дискомфорт. Неприятные ощущения беспокоят после физических нагрузок, длительного положения в статической позе. Болезненность локализована в зоне сустава и проходит после отдыха. На этой стадии процесса не нарушена походка и нет укорочения ноги. Изменения заметны на рентгенограмме – сужается суставная щель, появляются остеофиты (костные разрастания).
Пациент ощущает периодическую болезненность и дискомфорт. Неприятные ощущения беспокоят после физических нагрузок, длительного положения в статической позе. Болезненность локализована в зоне сустава и проходит после отдыха. На этой стадии процесса не нарушена походка и нет укорочения ноги. Изменения заметны на рентгенограмме – сужается суставная щель, появляются остеофиты (костные разрастания).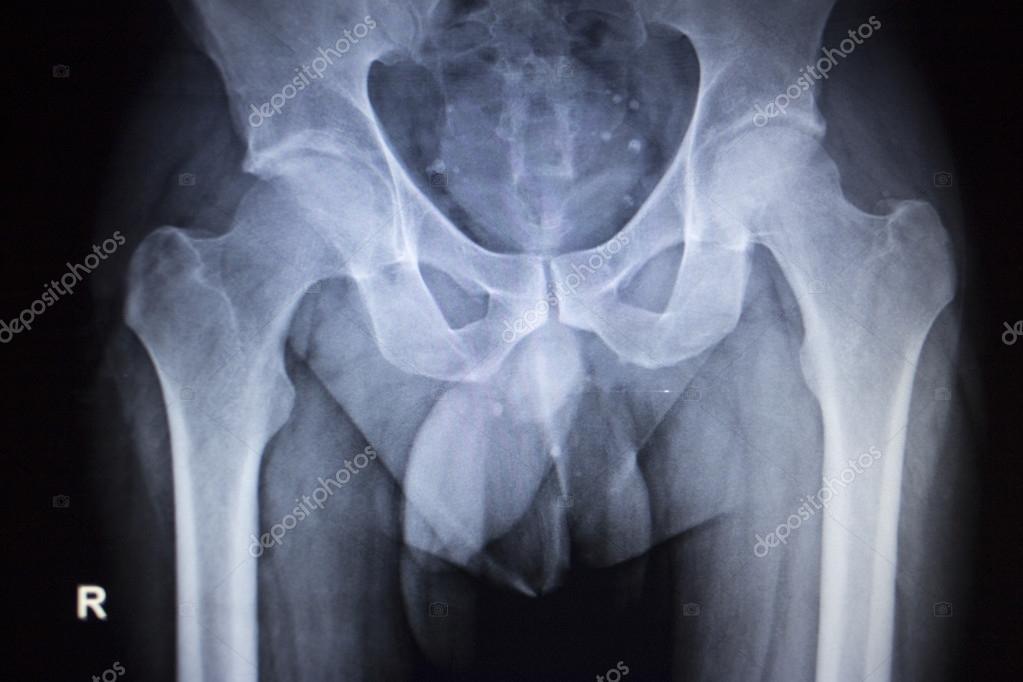 Резко снижается двигательная функция, атрофируются мышцы ноги. изменение мышечной ткани приводит к тому, что нога немного “подтягивается” и становится короче. Это приводит к деформации осанки и искривлению тела. Рентгенограмма на данной стадии процесса: тотальное сужение щели между поверхностями сустава, деформация головки бедренной кости, значительный рост остеофитов.
Резко снижается двигательная функция, атрофируются мышцы ноги. изменение мышечной ткани приводит к тому, что нога немного “подтягивается” и становится короче. Это приводит к деформации осанки и искривлению тела. Рентгенограмма на данной стадии процесса: тотальное сужение щели между поверхностями сустава, деформация головки бедренной кости, значительный рост остеофитов. Кроме того, богатая протеинами отечная жидкость служит хорошей питательной средой для разнообразных микроорганизмов, вызывающих воспаление. Таким образом, это является серьезной мотивацией к началу лечения.
Кроме того, богатая протеинами отечная жидкость служит хорошей питательной средой для разнообразных микроорганизмов, вызывающих воспаление. Таким образом, это является серьезной мотивацией к началу лечения.
 Неприятные ощущения в ногах минимальны или полностью отсутствуют.
Неприятные ощущения в ногах минимальны или полностью отсутствуют. Такие ноги часто сравнивают со «стволом дерева», отмечая аномально большую толщину лодыжек. Стопы остаются абсолютно нормальными. Ночной отдых, длительная компрессия и прием диуретиков эффекта не оказывают. Кожа и подкожная клетчатка при липедеме, в отличие от истинного отека, имеют рыхлую консистенцию. Жалобы минимальны, иногда пациенты отмечают повышенную чувствительность кожи к прикосновениям.
Такие ноги часто сравнивают со «стволом дерева», отмечая аномально большую толщину лодыжек. Стопы остаются абсолютно нормальными. Ночной отдых, длительная компрессия и прием диуретиков эффекта не оказывают. Кожа и подкожная клетчатка при липедеме, в отличие от истинного отека, имеют рыхлую консистенцию. Жалобы минимальны, иногда пациенты отмечают повышенную чувствительность кожи к прикосновениям.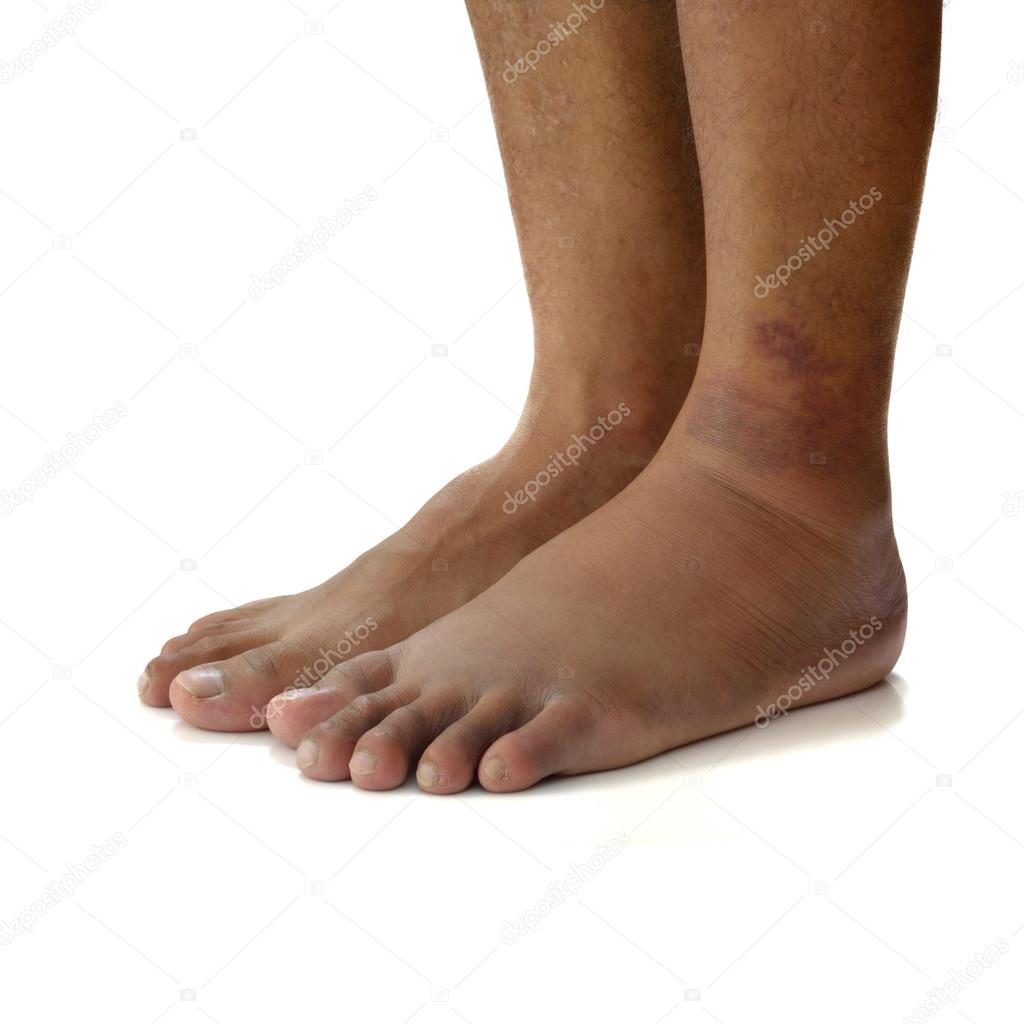 д.).
д.).
 Представляет собой диффузное легкое пропитывание кожи и подкожной клетчатки голеней в нижней трети и области голеностопного сустава по всей окружности на обеих конечностях. О её наличии свидетельствуют легкие следы, остающиеся после сильного надавливания на кожу передней поверхности голени в проекции большеберцовой кости. Такое же диагностическое значение принадлежит и следам от носков;
Представляет собой диффузное легкое пропитывание кожи и подкожной клетчатки голеней в нижней трети и области голеностопного сустава по всей окружности на обеих конечностях. О её наличии свидетельствуют легкие следы, остающиеся после сильного надавливания на кожу передней поверхности голени в проекции большеберцовой кости. Такое же диагностическое значение принадлежит и следам от носков;
 Это проявляется отеком разной плотности и распространенности: от мягкого и незначительного при начальных стадиях, до плотного и распространенного до коленного сустава при декомпенсации. Отекают обе конечности. В утренние часы отек может немного уменьшаться.
Это проявляется отеком разной плотности и распространенности: от мягкого и незначительного при начальных стадиях, до плотного и распространенного до коленного сустава при декомпенсации. Отекают обе конечности. В утренние часы отек может немного уменьшаться. После пребывания в горизонтальном положении отечность уменьшается.
После пребывания в горизонтальном положении отечность уменьшается.
 Если таковые имеются – это однозначно патологические отеки, требующие медицинского вмешательства!
Если таковые имеются – это однозначно патологические отеки, требующие медицинского вмешательства! Допустимо использование мазей и гелей, описанных в разделе «лечение отеков венозного происхождения».
Допустимо использование мазей и гелей, описанных в разделе «лечение отеков венозного происхождения».
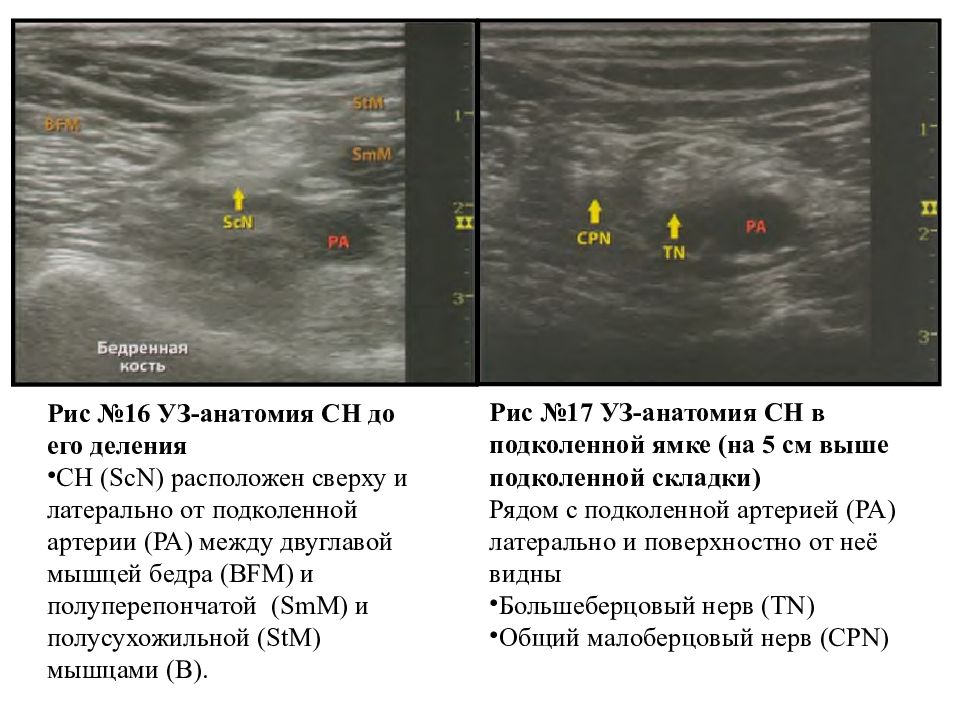 Если решено использовать только один препарат, то блокаду называют однокомпонентной, а если сочетание разных препаратов – многокомпонентной. Иногда к анестетикам и гормонам добавляют витамины, АТФ, лидазу и другие препараты.
Если решено использовать только один препарат, то блокаду называют однокомпонентной, а если сочетание разных препаратов – многокомпонентной. Иногда к анестетикам и гормонам добавляют витамины, АТФ, лидазу и другие препараты.

 Обычно контраст в состоянии пациента «до и после» очень хорошо заметен. Эффект сохраняется до нескольких месяцев.
Обычно контраст в состоянии пациента «до и после» очень хорошо заметен. Эффект сохраняется до нескольких месяцев. Именно поэтому эффект ощущается уже через несколько часов и длится до года.
Именно поэтому эффект ощущается уже через несколько часов и длится до года. Нервные корешки, которые формируют седалищный нерв, поддаются систематическому напряжению и сдавливанию. Симптомы усиливаются при отсутствии лечения. Болезненные ощущения учащаются при кашле и чихании, движении. Причина воспаления седалищного нерва устанавливается только после диагностического исследования.
Нервные корешки, которые формируют седалищный нерв, поддаются систематическому напряжению и сдавливанию. Симптомы усиливаются при отсутствии лечения. Болезненные ощущения учащаются при кашле и чихании, движении. Причина воспаления седалищного нерва устанавливается только после диагностического исследования.
 Состояние больного улучшается. Для усиления эффекта Дипроспан вводят в комплексе с Лидокаином и Прокаином.
Состояние больного улучшается. Для усиления эффекта Дипроспан вводят в комплексе с Лидокаином и Прокаином. Возможны такие осложнения, как повреждение кровеносного сосуда, деформация иглы. После окончания терапии больной два часа находится в стационаре, после чего отправляется домой. Рекомендуется воздержаться от физических нагрузок.
Возможны такие осложнения, как повреждение кровеносного сосуда, деформация иглы. После окончания терапии больной два часа находится в стационаре, после чего отправляется домой. Рекомендуется воздержаться от физических нагрузок.
 Ее назначают при защемлении седалищного нерва, если терапия не приносит улучшения состояния, а болевой синдром у человека не дает жить полноценной жизнью.
Ее назначают при защемлении седалищного нерва, если терапия не приносит улучшения состояния, а болевой синдром у человека не дает жить полноценной жизнью.
 Новокаин позволяет блокировать раздражение седалищного нерва и отключить чувствительность сопутствующих нервных окончаний, убрать болевые ощущения и улучшить структуру тканей. В новокаиновой блокаде есть вспомогательные вещества, такие как тримекаин и дикаин для усиления эффекта основного составляющего. А также 8% раствор желатина и этиловый спирт для увеличения времени воздействия.
Новокаин позволяет блокировать раздражение седалищного нерва и отключить чувствительность сопутствующих нервных окончаний, убрать болевые ощущения и улучшить структуру тканей. В новокаиновой блокаде есть вспомогательные вещества, такие как тримекаин и дикаин для усиления эффекта основного составляющего. А также 8% раствор желатина и этиловый спирт для увеличения времени воздействия.
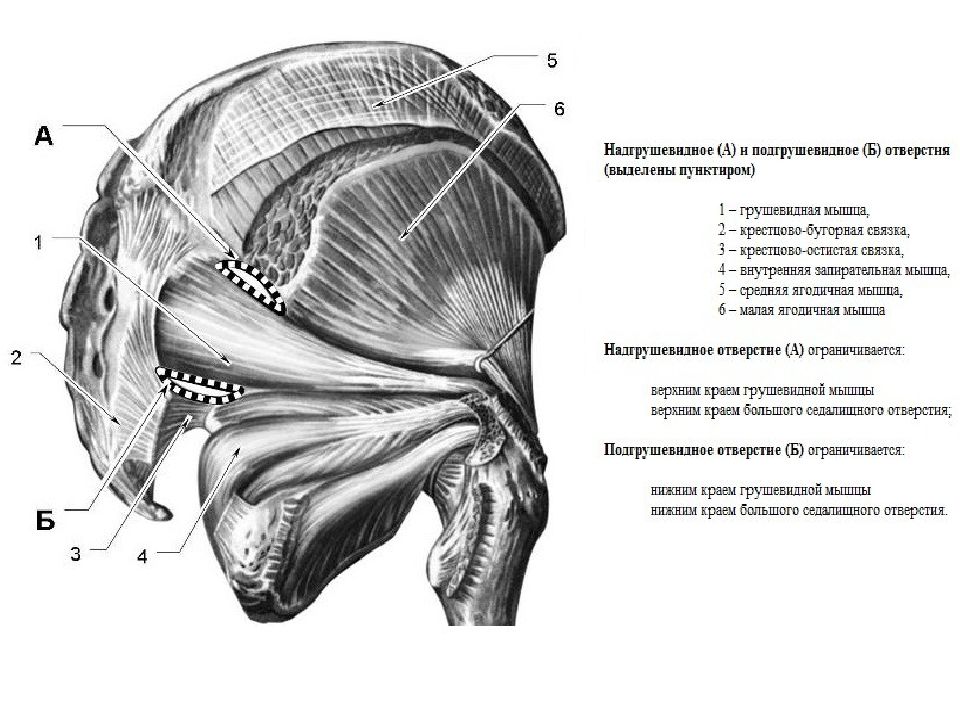 Минусом является привыкание организма при частом использовании.
Минусом является привыкание организма при частом использовании.
 К примеру, неправильное введение иглы приводит к прямому попаданию в нерв, что характеризуется резким усилением болей у пациента. Так же нужно предотвращать облом иглы, не делая резких движений при введении препарата. Если произойдет попадание иглы в кровеносный сосуд, возможно появление гематомы.
К примеру, неправильное введение иглы приводит к прямому попаданию в нерв, что характеризуется резким усилением болей у пациента. Так же нужно предотвращать облом иглы, не делая резких движений при введении препарата. Если произойдет попадание иглы в кровеносный сосуд, возможно появление гематомы.
 Нежелательно применять диклофенак и при болезнях сердца, типа ишемии.
Нежелательно применять диклофенак и при болезнях сердца, типа ишемии.
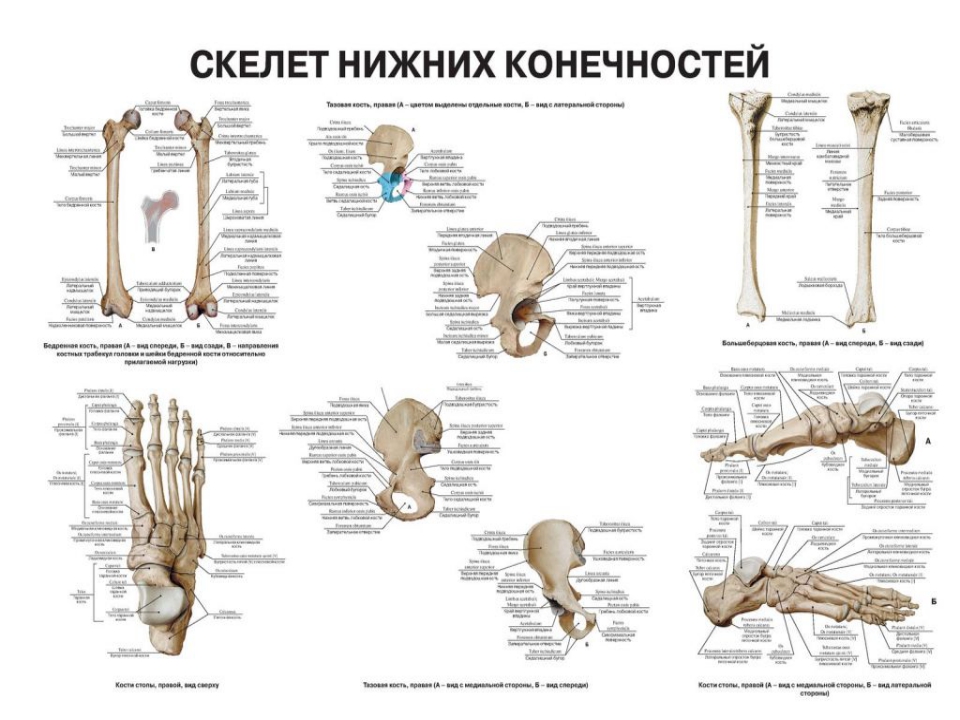 Скелет свободной части нижней конечности гомологичен со скелетом верхней конечности и также состоит из трех сегментов: проксимального (бедренная кость), среднего (две кости голени: большеберцовая и малоберцовая) и дистального. В области коленного сустава имеется крупная сесамовидная кость – надколенник. Дистальный сегмент свободной части нижней конечности – стопа – также подразделяется на три части: предплюсну, плюсну и фаланги пальцев (рис. 89).
Скелет свободной части нижней конечности гомологичен со скелетом верхней конечности и также состоит из трех сегментов: проксимального (бедренная кость), среднего (две кости голени: большеберцовая и малоберцовая) и дистального. В области коленного сустава имеется крупная сесамовидная кость – надколенник. Дистальный сегмент свободной части нижней конечности – стопа – также подразделяется на три части: предплюсну, плюсну и фаланги пальцев (рис. 89). 90. Тазовая кость, правая, вид снаружи: 1 – подвздошная кость; 2 – передняя ягодичная линия; 3 – наружная губа гребня подвздошной кости; 4 – промежуточная линия; 5 – внутренняя губа гребня подвздошной кости; 6 – ягодичная поверхность; 7 – передняя верхняя подвздошная ость; 8 – передняя нижняя подвздошная ость; 9 – полулунная поверхность; 10 – вертлужная ямка; 11 – верхняя ветвь лобковой кости; 12 – лобковый бугорок; 13 – запирательный гребень; 14 – лобковая кость; 15 – нижняя ветвь лобковой кости; 16 – запирательная борозда; 17 – вертлужная вырезка; 18 – запирательное отверстие; 19 – ветвь седалищной кости; 20 – седалищная кость; 21 – бугор седалищной кости; 22 – тело седалищной кости; 23 – малая седалищная вырезка; 24 – седалищная ость; 25 – нижняя ягодичная линия; 26 – большая седалищная вырезка; 27 – задняя нижняя подвздошная ость; 28 – задняя верхняя подвздошная ость; 29 – задняя ягодичная линия
90. Тазовая кость, правая, вид снаружи: 1 – подвздошная кость; 2 – передняя ягодичная линия; 3 – наружная губа гребня подвздошной кости; 4 – промежуточная линия; 5 – внутренняя губа гребня подвздошной кости; 6 – ягодичная поверхность; 7 – передняя верхняя подвздошная ость; 8 – передняя нижняя подвздошная ость; 9 – полулунная поверхность; 10 – вертлужная ямка; 11 – верхняя ветвь лобковой кости; 12 – лобковый бугорок; 13 – запирательный гребень; 14 – лобковая кость; 15 – нижняя ветвь лобковой кости; 16 – запирательная борозда; 17 – вертлужная вырезка; 18 – запирательное отверстие; 19 – ветвь седалищной кости; 20 – седалищная кость; 21 – бугор седалищной кости; 22 – тело седалищной кости; 23 – малая седалищная вырезка; 24 – седалищная ость; 25 – нижняя ягодичная линия; 26 – большая седалищная вырезка; 27 – задняя нижняя подвздошная ость; 28 – задняя верхняя подвздошная ость; 29 – задняя ягодичная линия  У новорожденного вертлужная впадина уплощена (больше у девочек), кости в этом месте соединены между собой прослойками хряща. Сращение трех костей происходит в 12–14 лет.
У новорожденного вертлужная впадина уплощена (больше у девочек), кости в этом месте соединены между собой прослойками хряща. Сращение трех костей происходит в 12–14 лет.

 92. Бедренная кость, правая, вид сзади: 1 – ямка головки бедренной кости; 2 – головка бедренной кости; 3 – шейка бедренной кости; 4 – большой вертел; 5 – ягодичная бугристость; 6 – латеральная губа шероховатой линии; 7 – тело бедренной кости; 8 – подколенная поверхность; 9 – латеральный надмыщелок; 10 – латеральный мыщелок; 11 – межмыщелковая ямка; 12 – медиальный мыщелок; 13 – медиальный надмыщелок; 14 – приводящий бугорок; 15 – медиальная губа шероховатой линии; 16 – гребенчатая линия; 17 – малый вертел; 18 – межвертельный гребень
92. Бедренная кость, правая, вид сзади: 1 – ямка головки бедренной кости; 2 – головка бедренной кости; 3 – шейка бедренной кости; 4 – большой вертел; 5 – ягодичная бугристость; 6 – латеральная губа шероховатой линии; 7 – тело бедренной кости; 8 – подколенная поверхность; 9 – латеральный надмыщелок; 10 – латеральный мыщелок; 11 – межмыщелковая ямка; 12 – медиальный мыщелок; 13 – медиальный надмыщелок; 14 – приводящий бугорок; 15 – медиальная губа шероховатой линии; 16 – гребенчатая линия; 17 – малый вертел; 18 – межвертельный гребень  Надколенник легко прощупывается у живого человека. Скелет голени образуют большеберцовая и малоберцовая кости.
Надколенник легко прощупывается у живого человека. Скелет голени образуют большеберцовая и малоберцовая кости.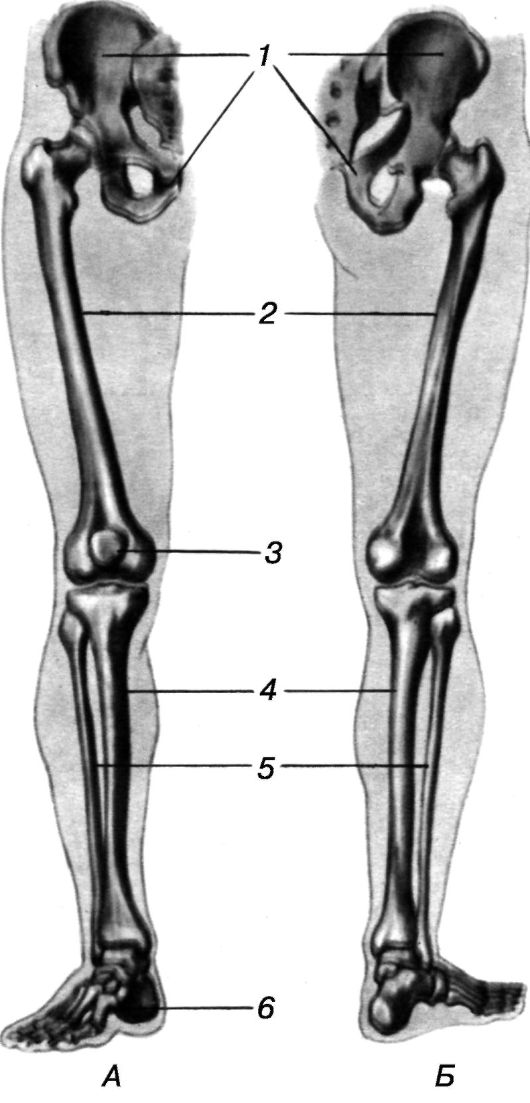 К латеральному (межкостному) краю кости прикрепляется межкостная перепонка голени. Медиальный край разграничивает медиальную и заднюю поверхности. Дистальный эпифиз большеберцовой кости утолщен, четырехугольной формы, несет на себе нижнюю суставную поверхность для сочленения с таранной костью стопы. Медиальный конец кости образует медиальную лодыжку. На латеральной стороне нижнего эпифиза имеется малоберцовая вырезка для сочленения с малоберцовой костью.
К латеральному (межкостному) краю кости прикрепляется межкостная перепонка голени. Медиальный край разграничивает медиальную и заднюю поверхности. Дистальный эпифиз большеберцовой кости утолщен, четырехугольной формы, несет на себе нижнюю суставную поверхность для сочленения с таранной костью стопы. Медиальный конец кости образует медиальную лодыжку. На латеральной стороне нижнего эпифиза имеется малоберцовая вырезка для сочленения с малоберцовой костью.
 На верхней стороне тела расположен блок, имеющий три суставные поверхности (верхнюю, медиальную и латеральную), сочленяющиеся с соответствующими поверхностями костей голени. На нижней поверхности таранной кости имеются три пяточные суставные поверх ности: задняя, средняя и передняя. Между задней и средней проходит борозда таранной кости. Позади блока таранной кости отходит задний отросток. Головка таранной кости овальной формы, сочленяется с ладьевидной костью.
На верхней стороне тела расположен блок, имеющий три суставные поверхности (верхнюю, медиальную и латеральную), сочленяющиеся с соответствующими поверхностями костей голени. На нижней поверхности таранной кости имеются три пяточные суставные поверх ности: задняя, средняя и передняя. Между задней и средней проходит борозда таранной кости. Позади блока таранной кости отходит задний отросток. Головка таранной кости овальной формы, сочленяется с ладьевидной костью. Кзади пяточная кость заканчивается мощным пяточным бугром. Ладьевидная, кубовидная и три клиновидные кости соединяются между собой, а первые две, кроме того, – с пяточной и таранной. Клиновидные и кубовидная кости образуют суставы с плюсневыми костями.
Кзади пяточная кость заканчивается мощным пяточным бугром. Ладьевидная, кубовидная и три клиновидные кости соединяются между собой, а первые две, кроме того, – с пяточной и таранной. Клиновидные и кубовидная кости образуют суставы с плюсневыми костями. 95).
95).
 Причем у девочек на 1–2 года раньше, чем у мальчиков. В табл. 9 и 10 приведены основные точки окостенения в эпифизах, сроки их появления и время сращения отдельных элементов костей.
Причем у девочек на 1–2 года раньше, чем у мальчиков. В табл. 9 и 10 приведены основные точки окостенения в эпифизах, сроки их появления и время сращения отдельных элементов костей.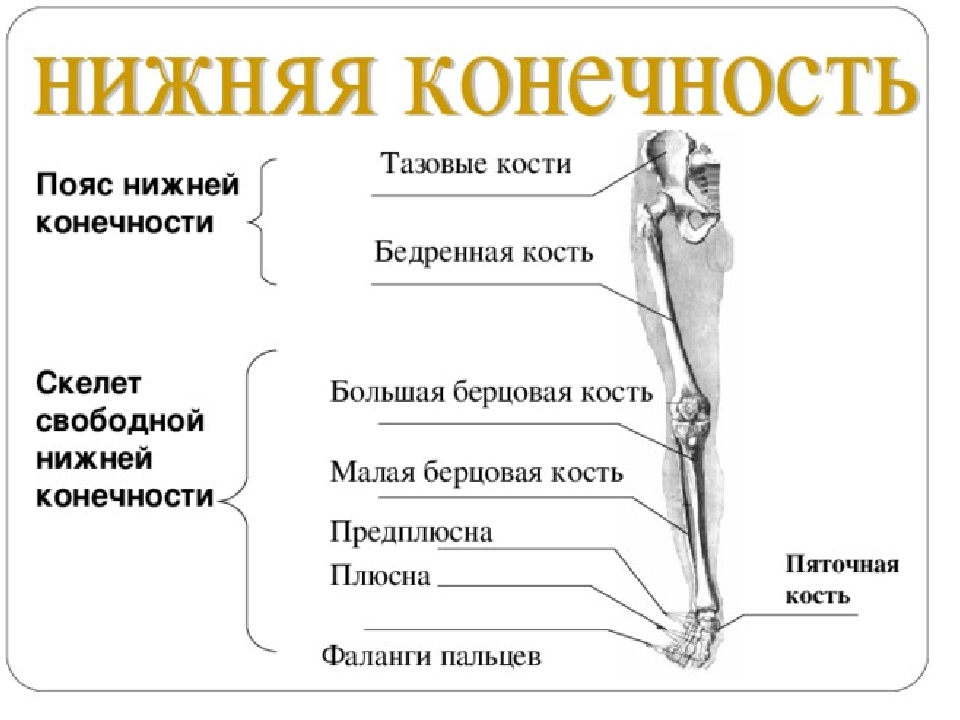 На проксимальном конце кости медиальный и латеральный мыщелки соединяются с дистальным концом бедренной кости, образуя коленный сустав.
На проксимальном конце кости медиальный и латеральный мыщелки соединяются с дистальным концом бедренной кости, образуя коленный сустав.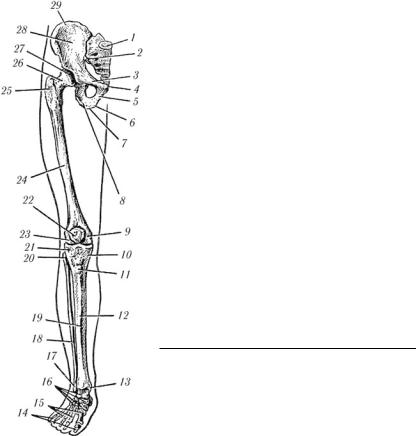 Две наибольшие кости предплюсны главным образом несут на себе массу тела: это пяточная кость и таранная кость, которая находится между большеберцовой костью и пяточной костью. Ладьевидная, медиальная клиновидная, промежуточная клиновидная, латеральная клиновидная и кубовидная кости составляют другие пять костей предплюсны.
Две наибольшие кости предплюсны главным образом несут на себе массу тела: это пяточная кость и таранная кость, которая находится между большеберцовой костью и пяточной костью. Ладьевидная, медиальная клиновидная, промежуточная клиновидная, латеральная клиновидная и кубовидная кости составляют другие пять костей предплюсны.
 Любая экстренная ситуация, особенно если она требует вмешательства хирурга, вызывает обоснованное беспокойство родителей. Очень важно при целом ряде заболеваний или травм своевременно обратиться к детскому хирургу, чтобы квалифицированная хирургическая помощь была оказана как можно быстрее.
Любая экстренная ситуация, особенно если она требует вмешательства хирурга, вызывает обоснованное беспокойство родителей. Очень важно при целом ряде заболеваний или травм своевременно обратиться к детскому хирургу, чтобы квалифицированная хирургическая помощь была оказана как можно быстрее. д. Наиболее частой областью расположения ушибленных ран является голова: волосистая часть головы, лоб и подбородок. Ушибленные раны могут сопровождаться выраженным кровотечением. В зависимости от места, где была получена рана и способа ее получения, подобные раны могут быть разной степени загрязненности: более «чистые» в домашних условиях и «загрязненные» на улице. Конечно, раны различаются размером и глубиной повреждения, от поверхностных до глубоких, что определяется силой удара. Важно понимать, что сила удара может быть такой, что приведет к повреждению подлежащих костных структур, а при ударе головы – к черепно-мозговой травме (например, сотрясение головного мозга, ушиб мозга и т.д.). Поэтому для постановки диагноза врачу очень важна оценка состояния ребенка непосредственно после травмы: терял ли ребенок сознания, закричал ли сразу или с задержкой, помнит ли обстоятельства травмы, отмечалась ли головокружение тошнота или рвота? Родителям следует обратить внимание на такие подробности.
д. Наиболее частой областью расположения ушибленных ран является голова: волосистая часть головы, лоб и подбородок. Ушибленные раны могут сопровождаться выраженным кровотечением. В зависимости от места, где была получена рана и способа ее получения, подобные раны могут быть разной степени загрязненности: более «чистые» в домашних условиях и «загрязненные» на улице. Конечно, раны различаются размером и глубиной повреждения, от поверхностных до глубоких, что определяется силой удара. Важно понимать, что сила удара может быть такой, что приведет к повреждению подлежащих костных структур, а при ударе головы – к черепно-мозговой травме (например, сотрясение головного мозга, ушиб мозга и т.д.). Поэтому для постановки диагноза врачу очень важна оценка состояния ребенка непосредственно после травмы: терял ли ребенок сознания, закричал ли сразу или с задержкой, помнит ли обстоятельства травмы, отмечалась ли головокружение тошнота или рвота? Родителям следует обратить внимание на такие подробности. Если при ударе головой был хотя бы один из перечисленных симптомов, следует немедленно обратиться за медицинской помощью.
Если при ударе головой был хотя бы один из перечисленных симптомов, следует немедленно обратиться за медицинской помощью. Если кровотечение сильное или ребенок без сознания, вызывайте скорую помощь. Если есть возможность, рану надо закрыть чистой повязкой, но никогда не использовать вату. Кровотечение может быть остановлено давящей повязкой. Сильное кровотечение из магистральных сосудов (у детей бывает крайне редко) требует наложение жгута. Но лучше не накладывать жгут, если родители не знают, как это делать.
Если кровотечение сильное или ребенок без сознания, вызывайте скорую помощь. Если есть возможность, рану надо закрыть чистой повязкой, но никогда не использовать вату. Кровотечение может быть остановлено давящей повязкой. Сильное кровотечение из магистральных сосудов (у детей бывает крайне редко) требует наложение жгута. Но лучше не накладывать жгут, если родители не знают, как это делать. Обычно ПХО раны включает в себя промывание растворами антисептиков, остановку кровотечения, иссечение поврежденных тканей и ушивание раны. Для выполнения заключительного этапа – закрытия раны, у хирурга есть примерно около суток от момента повреждения. Если после нанесения раны прошло больше времени, то рана считается условно инфицированной, и наложение первичных швов невозможно в большинстве случаев. Поэтому родителям лучше не затягивать консультацию ребенка с подобным ранами у хирурга.
Обычно ПХО раны включает в себя промывание растворами антисептиков, остановку кровотечения, иссечение поврежденных тканей и ушивание раны. Для выполнения заключительного этапа – закрытия раны, у хирурга есть примерно около суток от момента повреждения. Если после нанесения раны прошло больше времени, то рана считается условно инфицированной, и наложение первичных швов невозможно в большинстве случаев. Поэтому родителям лучше не затягивать консультацию ребенка с подобным ранами у хирурга. Поэтому маленьким детям, а также в случаях более серьезных повреждений, ПХО раны необходимо проводить под наркозом в условиях полноценной операционной. Это обычно требует госпитализации в стационар. В Детской клинике ЕМС подобная госпитализация при ПХО неосложненной раны осуществляется всего на несколько часов. Обычно неосложненная незагрязненная ушибленная рана не требует назначения антибиотиков в послеоперационном периоде.
Поэтому маленьким детям, а также в случаях более серьезных повреждений, ПХО раны необходимо проводить под наркозом в условиях полноценной операционной. Это обычно требует госпитализации в стационар. В Детской клинике ЕМС подобная госпитализация при ПХО неосложненной раны осуществляется всего на несколько часов. Обычно неосложненная незагрязненная ушибленная рана не требует назначения антибиотиков в послеоперационном периоде. А значит и косметический эффект может быть хуже. Это связано с механизмом повреждения – ушиб мягких тканей приводит к повреждению краев раны. Поэтому ожидать, что после заживления косметический результат будет всегда идеальным (как до повреждения) не стоит.
А значит и косметический эффект может быть хуже. Это связано с механизмом повреждения – ушиб мягких тканей приводит к повреждению краев раны. Поэтому ожидать, что после заживления косметический результат будет всегда идеальным (как до повреждения) не стоит.


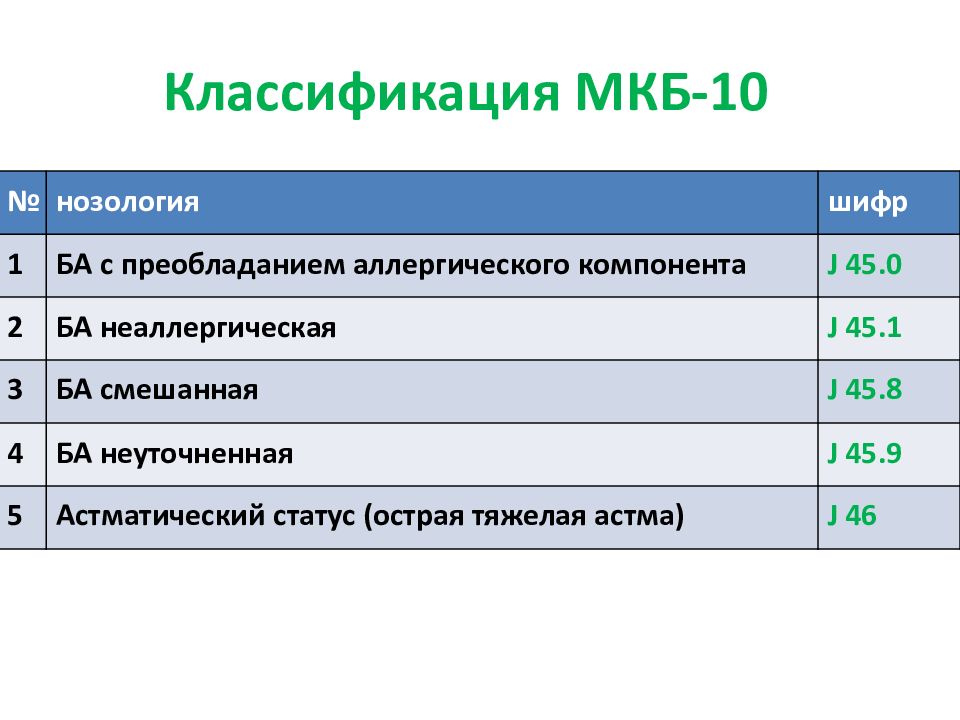
 Многих смертей можно было бы избежать, если бы люди знали о том, что делать в чрезвычайной ситуации и как помочь травмированному человеку.
Многих смертей можно было бы избежать, если бы люди знали о том, что делать в чрезвычайной ситуации и как помочь травмированному человеку. От повреждений других видов резаная рана отличается меньшей степенью поражения прилегающих тканей, однако глубина повреждений может быть большой.
От повреждений других видов резаная рана отличается меньшей степенью поражения прилегающих тканей, однако глубина повреждений может быть большой. При определенных обстоятельствах есть угроза для жизни пострадавшего по причине внутренних кровотечений или инфицирования.
При определенных обстоятельствах есть угроза для жизни пострадавшего по причине внутренних кровотечений или инфицирования.
 Так, при кровопотере 1-2 л (25 % от общего объема) риск развития шока и летального исхода возрастает в несколько раз. Поэтому, оказывая доврачебную помощь, важно правильно определить кровопотерю. Если пострадавший лежит на земле, и количество вытекшей крови не видно, сделать это можно с помощью прощупывания пульса. Если он составляет около 100 ударов/мин. – значит можно говорить о кровопотере 1 литра и более.
Так, при кровопотере 1-2 л (25 % от общего объема) риск развития шока и летального исхода возрастает в несколько раз. Поэтому, оказывая доврачебную помощь, важно правильно определить кровопотерю. Если пострадавший лежит на земле, и количество вытекшей крови не видно, сделать это можно с помощью прощупывания пульса. Если он составляет около 100 ударов/мин. – значит можно говорить о кровопотере 1 литра и более. В зависимости от локализации раны прижимается височная, сонная, плечевая или бедренная артерии к кости.
В зависимости от локализации раны прижимается височная, сонная, плечевая или бедренная артерии к кости.


 Рану дезинфицируют, сверху накладывают герметизирующий материал и плотно фиксирует его с помощью лейкопластыря. Для обезболивания можно приложить к ране холод.
Рану дезинфицируют, сверху накладывают герметизирующий материал и плотно фиксирует его с помощью лейкопластыря. Для обезболивания можно приложить к ране холод.
 Получить ее можно занимаясь спортом, падая или непосредственно контактируя с твердыми предметами. Нередко ушиб голени диагностируется после удара о ножки мебели, углы, косяки. Обычно травма не осложняется серьезными последствиями, но при условии своевременно оказанной медицинской помощи.
Получить ее можно занимаясь спортом, падая или непосредственно контактируя с твердыми предметами. Нередко ушиб голени диагностируется после удара о ножки мебели, углы, косяки. Обычно травма не осложняется серьезными последствиями, но при условии своевременно оказанной медицинской помощи. Пострадавший с диагностированным отмиранием тканей обязательно госпитализируется.
Пострадавший с диагностированным отмиранием тканей обязательно госпитализируется. Причиной их возникновения является контакт с тупым предметом, воздействие которого на ткани превышает их природную способность к растяжению.
Причиной их возникновения является контакт с тупым предметом, воздействие которого на ткани превышает их природную способность к растяжению. В этом случае повышается риск развития кровотечений, гематом. Подобное состояние наблюдается при открытых переломах, а также ампутациях травматического типа. Последние два типа травм сопровождаются также нарушением целостности кости.
В этом случае повышается риск развития кровотечений, гематом. Подобное состояние наблюдается при открытых переломах, а также ампутациях травматического типа. Последние два типа травм сопровождаются также нарушением целостности кости.
 1.
1. Самое подвижное место в зоне повреждение иммобилизуют. Это делается на случай вывиха или перелома. Тяжелый ушиб плечевого сустава редко проходит самостоятельно. До проведения диагностики руку стараются лишний раз не трогать.
Самое подвижное место в зоне повреждение иммобилизуют. Это делается на случай вывиха или перелома. Тяжелый ушиб плечевого сустава редко проходит самостоятельно. До проведения диагностики руку стараются лишний раз не трогать. 2) • гортань (T17.3) • наружные части глаза (T15.-) • нос (T17.0-T17.1) • рот (T18.0) • ухо (T16) термические и химические ожоги (T20-T32) укус или ужаливание ядовитого насекомого (T63.4)
2) • гортань (T17.3) • наружные части глаза (T15.-) • нос (T17.0-T17.1) • рот (T18.0) • ухо (T16) термические и химические ожоги (T20-T32) укус или ужаливание ядовитого насекомого (T63.4)

 . Цефтриаксон или эритромицин. Не следует применять цефалексин ввиду устойчивости штаммов P. multocida .. Приблизительно у 10% больных с аллергией на пенициллин развивается перекрёстная аллергия на цефалоспорины.
. Цефтриаксон или эритромицин. Не следует применять цефалексин ввиду устойчивости штаммов P. multocida .. Приблизительно у 10% больных с аллергией на пенициллин развивается перекрёстная аллергия на цефалоспорины.
 В зависимости от интенсивности микробного загрязнения, нарушения жизнеспособности тканей раны, общей реактивности раненого и ряда других причин, в области раны может развиться анаэробная, гнилостная и гнойная инфекция, вызываемая чаще всего стафилококками и стрептококками. Патогенные свойства микробного загрязнения раны выявляются через 6—8 часов после ранения вследствие размножения микробов и их внедрения с поверхности в ткани стенок раны. Особенно благоприятным моментом для развития инфекции является наличие в ране нежизнеспособных тканей, так как мертвые ткани и кровоизлияния являются благоприятной средой для развития микробов. Кроме нарушения жизнеспособности тканей, развитию инфекционных осложнений способствуют расстройства кровообращения и ослабление сопротивляемости организма после кровопотери, шока и вследствие других причин.
В зависимости от интенсивности микробного загрязнения, нарушения жизнеспособности тканей раны, общей реактивности раненого и ряда других причин, в области раны может развиться анаэробная, гнилостная и гнойная инфекция, вызываемая чаще всего стафилококками и стрептококками. Патогенные свойства микробного загрязнения раны выявляются через 6—8 часов после ранения вследствие размножения микробов и их внедрения с поверхности в ткани стенок раны. Особенно благоприятным моментом для развития инфекции является наличие в ране нежизнеспособных тканей, так как мертвые ткани и кровоизлияния являются благоприятной средой для развития микробов. Кроме нарушения жизнеспособности тканей, развитию инфекционных осложнений способствуют расстройства кровообращения и ослабление сопротивляемости организма после кровопотери, шока и вследствие других причин. При таких разрезах болевой синдром ощутим, наблюдается сильное кровотечение, а расхождение краев раны зависит от глубины и силы надавливания.
При таких разрезах болевой синдром ощутим, наблюдается сильное кровотечение, а расхождение краев раны зависит от глубины и силы надавливания. У некоторых пострадавших диагностируется лейкоцитоз. Поверхность раны сухая, легко повреждающаяся и кровоточащая. При выявлении острого сепсиса врачи рекомендуют оперативное вмешательство.
У некоторых пострадавших диагностируется лейкоцитоз. Поверхность раны сухая, легко повреждающаяся и кровоточащая. При выявлении острого сепсиса врачи рекомендуют оперативное вмешательство.
 phtml
phtml Клинические примеры. Vulnera, contusiones, laesiones ligamentorum. Exempla clinica
Клинические примеры. Vulnera, contusiones, laesiones ligamentorum. Exempla clinica Причин развития этого состояния несколько, но основная заключается в несоответствии венозного и лимфатического оттока нагрузкам на ноги. Поэтому, в ряде случаев, это состояние может быть первым предвестником наступающей венозной недостаточности и варикозной болезни вен. Еще одной причиной, связанной с возникновением этого синдрома, является врожденное или приобретенное плоскостопие. Приобретенное уплощение стопы развивается вследствие статических нагрузок на ногу, избыточного веса, длительного стояния. В норме свод стопы призван амортизировать нагрузки на ногу. В случае плоскостопия нарушается нормальная работа сухожилий и мышц голени и стопы, что приводит к изменениям в работе вен голени, находящихся в толще этих мышц, вены при этом будут работать со значительной перегрузкой. В венах голени возрастает давление, развивается венозный застой, продукты обмена всасываются и вызывают болевые ощущения. Вследствие высокого давления разрушаются клапаны соединительных вен, возни варикозное расширение подкожных вен, появляются судороги в икроножных мышцах – «замкнутый круг».
Причин развития этого состояния несколько, но основная заключается в несоответствии венозного и лимфатического оттока нагрузкам на ноги. Поэтому, в ряде случаев, это состояние может быть первым предвестником наступающей венозной недостаточности и варикозной болезни вен. Еще одной причиной, связанной с возникновением этого синдрома, является врожденное или приобретенное плоскостопие. Приобретенное уплощение стопы развивается вследствие статических нагрузок на ногу, избыточного веса, длительного стояния. В норме свод стопы призван амортизировать нагрузки на ногу. В случае плоскостопия нарушается нормальная работа сухожилий и мышц голени и стопы, что приводит к изменениям в работе вен голени, находящихся в толще этих мышц, вены при этом будут работать со значительной перегрузкой. В венах голени возрастает давление, развивается венозный застой, продукты обмена всасываются и вызывают болевые ощущения. Вследствие высокого давления разрушаются клапаны соединительных вен, возни варикозное расширение подкожных вен, появляются судороги в икроножных мышцах – «замкнутый круг». Именно поэтому нельзя игнорировать синдром усталых ног, так как он может быть первым сигналом развития варикозной болезни. Если у пациента уже сформировалась варикозная болезнь, основные методы лечения сводятся к различным вариантам хирургического вмешательства. На этапе же формирующегося варикоза возможна профилактика, коррекция консервативными или миниинвазивными методами, то есть пресловутое «лечение варикоза без операции». В этой ситуации оно будет эффективным и поможет предотвратить развитие болезни. Какие же основные признаки синдрома усталых ног?
Именно поэтому нельзя игнорировать синдром усталых ног, так как он может быть первым сигналом развития варикозной болезни. Если у пациента уже сформировалась варикозная болезнь, основные методы лечения сводятся к различным вариантам хирургического вмешательства. На этапе же формирующегося варикоза возможна профилактика, коррекция консервативными или миниинвазивными методами, то есть пресловутое «лечение варикоза без операции». В этой ситуации оно будет эффективным и поможет предотвратить развитие болезни. Какие же основные признаки синдрома усталых ног? Такое обследование поможет выяснить, насколько выражены изменения в кровотоке по венам, и какой вид коррекции Вам необходим. Поскольку изменения в венах на этой стадии, как правило, минимальны, распознать и оценить их сможет только опытный специалист ультразвуковой диагностики. В идеале, если специалист ультразвуковой диагностики является одновременно и сосудистым хирургом, Вам сразу же будут даны обоснованные рекомендации. Кроме того, Вам необходимо обследоваться на предмет наличия плоскостопия. Такая диагностика проводится методами плантографии (получения графического «отпечатка» подошвенной поверхности стопы), планотоскопии (визуальная экспресс-диагностики состояния сводов стопы) или плантоскантрования (получение изображения стоп пациента на экране монитора методом сканирования). В случае выявленного плоскостопия необходимо предпринять меры к его коррекции.
Такое обследование поможет выяснить, насколько выражены изменения в кровотоке по венам, и какой вид коррекции Вам необходим. Поскольку изменения в венах на этой стадии, как правило, минимальны, распознать и оценить их сможет только опытный специалист ультразвуковой диагностики. В идеале, если специалист ультразвуковой диагностики является одновременно и сосудистым хирургом, Вам сразу же будут даны обоснованные рекомендации. Кроме того, Вам необходимо обследоваться на предмет наличия плоскостопия. Такая диагностика проводится методами плантографии (получения графического «отпечатка» подошвенной поверхности стопы), планотоскопии (визуальная экспресс-диагностики состояния сводов стопы) или плантоскантрования (получение изображения стоп пациента на экране монитора методом сканирования). В случае выявленного плоскостопия необходимо предпринять меры к его коррекции.
 Злоупотребление соленой пищей приводит к избыточной задержке жидкости и возникновению отеков. Недостаточное же поступление жидкости в организм может привести к сгущению крови и стать причиной возникновения тромбов в венах. Не забывайте ходить! Для Ваших ног гораздо полезнее ходить, чем стоять или сидеть, ведь при ходьбе сокращаются мышцы голеней, «выдавливая» застоявшуюся кровь. Поэтому, если Вы офисный работник, не забывайте раз в 40-50 мин. встать из-за компьютера и пройти хотя бы по кабинету. Очень полезно для ног плаванье. Этот вид физической активности оптимально сочетает в себе все положительные влияния на нижние конечности и рекомендован при различных заболеваниях вен. Упражнения для ног, которые Вы можете выполнять самостоятельно:
Злоупотребление соленой пищей приводит к избыточной задержке жидкости и возникновению отеков. Недостаточное же поступление жидкости в организм может привести к сгущению крови и стать причиной возникновения тромбов в венах. Не забывайте ходить! Для Ваших ног гораздо полезнее ходить, чем стоять или сидеть, ведь при ходьбе сокращаются мышцы голеней, «выдавливая» застоявшуюся кровь. Поэтому, если Вы офисный работник, не забывайте раз в 40-50 мин. встать из-за компьютера и пройти хотя бы по кабинету. Очень полезно для ног плаванье. Этот вид физической активности оптимально сочетает в себе все положительные влияния на нижние конечности и рекомендован при различных заболеваниях вен. Упражнения для ног, которые Вы можете выполнять самостоятельно:  Из лечебных процедур эффективно использование компрессионного трикотажа, ношение индивидуальных ортопедических стелек, пневмопрессотерапия. Ношение компрессионного трикотажа способствует уменьшению отечности нижней конечности и задержки жидкости в ногах, повышает эффективность работы мышц голени по перекачиванию венозной крови и, таким образом, уменьшает застой крови и лимфы. Неоспоримое преимущество над эластичными бинтами имеет компрессионный трикотаж, как за счет удобства ношения, так и за счет четко градуированной компрессии. Необходимо знать, что лечебный эффект от ношения компрессионного трикотажа зависит от тщательностиподбора его по размеру и степени компрессии. В идеале, трикотаж должен подбираться индивидуально, и его подбору должно предшествовать снятие мерок с ноги. Эффективность эластической компрессии повышается при назначении ее в комплексе с медикаментозными препаратами – венотониками. Пневмопрессотерапия – это метод аппаратной физиотерапии, представляющий собой способ механического воздействия на ткани нижних конечностей, в результате чего происходит вытеснение венозной крови из мышечных «карманов», где она застаивается, а также излишков внеклеточной жидкости.
Из лечебных процедур эффективно использование компрессионного трикотажа, ношение индивидуальных ортопедических стелек, пневмопрессотерапия. Ношение компрессионного трикотажа способствует уменьшению отечности нижней конечности и задержки жидкости в ногах, повышает эффективность работы мышц голени по перекачиванию венозной крови и, таким образом, уменьшает застой крови и лимфы. Неоспоримое преимущество над эластичными бинтами имеет компрессионный трикотаж, как за счет удобства ношения, так и за счет четко градуированной компрессии. Необходимо знать, что лечебный эффект от ношения компрессионного трикотажа зависит от тщательностиподбора его по размеру и степени компрессии. В идеале, трикотаж должен подбираться индивидуально, и его подбору должно предшествовать снятие мерок с ноги. Эффективность эластической компрессии повышается при назначении ее в комплексе с медикаментозными препаратами – венотониками. Пневмопрессотерапия – это метод аппаратной физиотерапии, представляющий собой способ механического воздействия на ткани нижних конечностей, в результате чего происходит вытеснение венозной крови из мышечных «карманов», где она застаивается, а также излишков внеклеточной жидкости.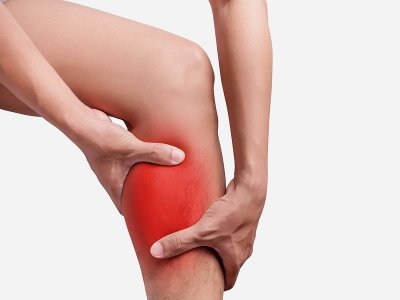 Это своего рода «выжимающий массаж», выполняемый не вручную, а с помощью специальной аппаратуры, позволяющей дозировать воздействия в зависимости от плотности и проницаемости тканей. Всего одна такая процедура заменяет 20-30 сеансов ручного массажа. Кроме лечебного воздействия на венозные и лимфатические сосуды, пневмопрессотерапия также оказывает положительное влияние с точки зрения косметологии, помогая бороться с целлюлитом, устранять дряблость кожи, делая ее более упругой. Электромиостимуляция – это процедура, при которой с помощью аппарата стимулируется робота мышц голеней. Аппарат вызывает ритмичные сокращения мышц, во время которых из последних «выдавливается» застоявшаяся кровь. Таким образом, улучшается венозный и лимфатический отток от мягких тканей. Такая процедура может быть использована как в комплексе с пневмопрессотерапией и эластической компрессией, так и при трудностях с ношением компрессионного трикотажа (очень полные ноги, изменения на коже, жаркое время года и др.
Это своего рода «выжимающий массаж», выполняемый не вручную, а с помощью специальной аппаратуры, позволяющей дозировать воздействия в зависимости от плотности и проницаемости тканей. Всего одна такая процедура заменяет 20-30 сеансов ручного массажа. Кроме лечебного воздействия на венозные и лимфатические сосуды, пневмопрессотерапия также оказывает положительное влияние с точки зрения косметологии, помогая бороться с целлюлитом, устранять дряблость кожи, делая ее более упругой. Электромиостимуляция – это процедура, при которой с помощью аппарата стимулируется робота мышц голеней. Аппарат вызывает ритмичные сокращения мышц, во время которых из последних «выдавливается» застоявшаяся кровь. Таким образом, улучшается венозный и лимфатический отток от мягких тканей. Такая процедура может быть использована как в комплексе с пневмопрессотерапией и эластической компрессией, так и при трудностях с ношением компрессионного трикотажа (очень полные ноги, изменения на коже, жаркое время года и др. ). Коррекция плоскостопия. Самым действенным методом являются ортопедические стельки. Особенно важно носить обувь со стельками, если работа связана с вынужденным длительным пребыванием на ногах. В идеале, стельки должны быть изготовлены индивидуально и впоследствии откорректированы при необходимости. Правильно выполненная коррекция плоскостопия поможет Вам не только при синдроме усталых ног, но и при болях в коленных и тазобедренных суставах, поясничном отделе позвоночника.
). Коррекция плоскостопия. Самым действенным методом являются ортопедические стельки. Особенно важно носить обувь со стельками, если работа связана с вынужденным длительным пребыванием на ногах. В идеале, стельки должны быть изготовлены индивидуально и впоследствии откорректированы при необходимости. Правильно выполненная коррекция плоскостопия поможет Вам не только при синдроме усталых ног, но и при болях в коленных и тазобедренных суставах, поясничном отделе позвоночника.
 Более того, порой оно не связано с тяжёлыми патологиями.
Более того, порой оно не связано с тяжёлыми патологиями. В результате появляется чувство онемения. Или жжения.
В результате появляется чувство онемения. Или жжения.  Даже без медицинской помощи.
Даже без медицинской помощи. 
 Либо при ношении неудобной обуви. Такие моменты может заметить каждый человек.
Либо при ношении неудобной обуви. Такие моменты может заметить каждый человек.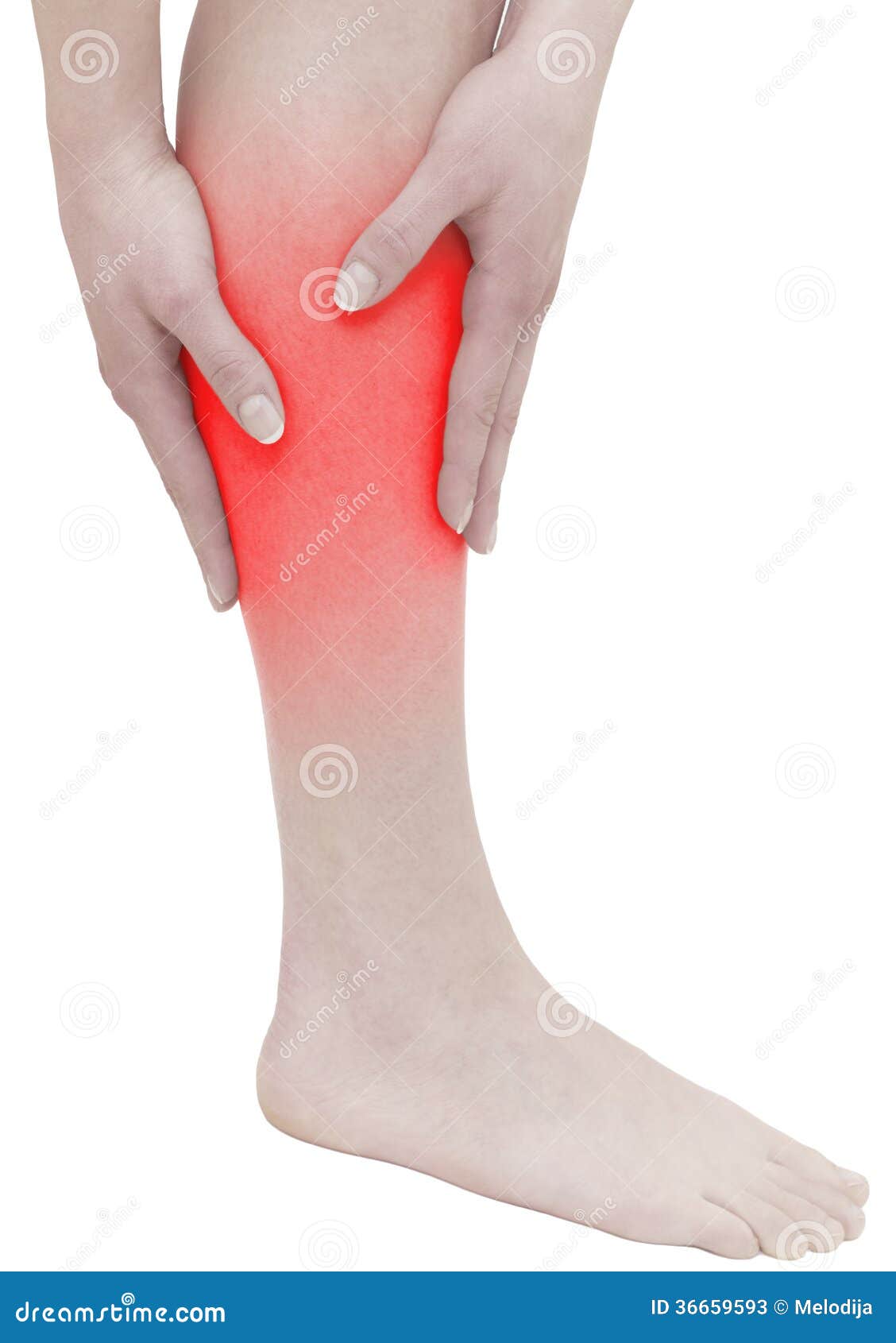 Новые операции лишены таких недостатков.
Новые операции лишены таких недостатков. Но в необычной, пенообразной форме. Врач вкалывает вещество в больной сосуд, после чего пена впитывается и повреждает венозные стенки.
Но в необычной, пенообразной форме. Врач вкалывает вещество в больной сосуд, после чего пена впитывается и повреждает венозные стенки.  Так что мы предлагаем обратиться в «Институт Вен».
Так что мы предлагаем обратиться в «Институт Вен».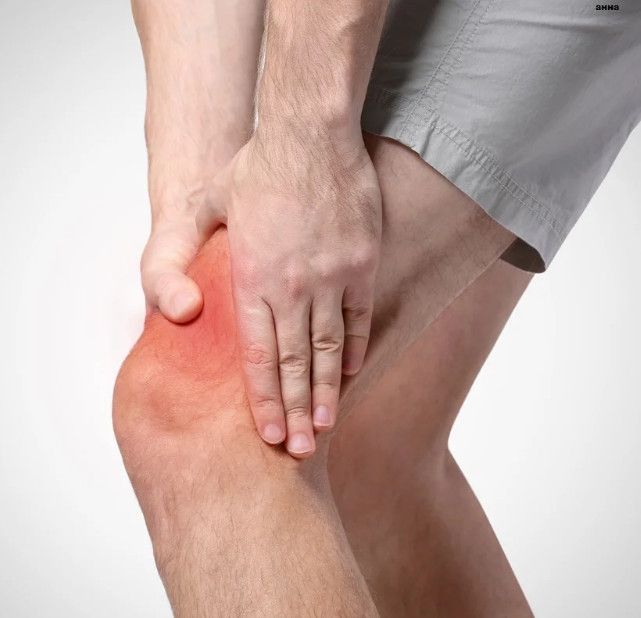 Это ощущение может возникать по всей ноге, но часто появляется ниже колена. Если симптом жжение в ногах не сопровождается другими симптомами, например, покалыванием или онемением ног, то это может быть безопасным физиологическим явлением, обусловленным переутомлением или психоэмоциональным состоянием. Но стоит внимательно прислушиваться к собственному организму, ведь возникновение жжения в ногах также может свидетельствовать о потенциальной угрозе для здоровья человека.
Это ощущение может возникать по всей ноге, но часто появляется ниже колена. Если симптом жжение в ногах не сопровождается другими симптомами, например, покалыванием или онемением ног, то это может быть безопасным физиологическим явлением, обусловленным переутомлением или психоэмоциональным состоянием. Но стоит внимательно прислушиваться к собственному организму, ведь возникновение жжения в ногах также может свидетельствовать о потенциальной угрозе для здоровья человека. Кроме этого, важно, чтобы обувь была удобной.
Кроме этого, важно, чтобы обувь была удобной.

 Заболевание вызывает острую пульсирующую боль и чувство жжения в икрах. Появляются отеки, повышается температура.
Заболевание вызывает острую пульсирующую боль и чувство жжения в икрах. Появляются отеки, повышается температура.
 Периферические нервы — это все нервы вне головного и спинного мозга. Существует 3 типа периферических нервов:
Периферические нервы — это все нервы вне головного и спинного мозга. Существует 3 типа периферических нервов: Чаще всего поражены сразу несколько типов, в связи с чем у вас может наблюдаться несколько симптомов.
Чаще всего поражены сразу несколько типов, в связи с чем у вас может наблюдаться несколько симптомов. Они могут предложить вам способы избавления от этих симптомов.
Они могут предложить вам способы избавления от этих симптомов. Расскажите им, какие лекарства вы принимаете в настоящее время, включая лекарства, отпускаемые без рецепта, и какие лекарства вы регулярно принимали в прошлом.
Расскажите им, какие лекарства вы принимаете в настоящее время, включая лекарства, отпускаемые без рецепта, и какие лекарства вы регулярно принимали в прошлом.


 Невропатические проблемы – это не просто проблемы с конечностями. Усталость и плохой сон, как их последствия, оказывают влияние на общее психологическое состояние пациента. Stimsmart терапия помогает решить эти проблемы комплексно.
Невропатические проблемы – это не просто проблемы с конечностями. Усталость и плохой сон, как их последствия, оказывают влияние на общее психологическое состояние пациента. Stimsmart терапия помогает решить эти проблемы комплексно.
 Чаще всего причиной выступают травматические повреждения ноги. Практически любая травма сопровождается болевым синдромом жгучего характера.
Чаще всего причиной выступают травматические повреждения ноги. Практически любая травма сопровождается болевым синдромом жгучего характера. Лечение на ранних стадиях заключается в консервативной терапии. В более сложных ситуациях может потребоваться хирургическое вмешательство.
Лечение на ранних стадиях заключается в консервативной терапии. В более сложных ситуациях может потребоваться хирургическое вмешательство.
 Еще одна возможная причина – наследственное нарушение свертываемости крови, в медицинской практике эта патология называется гемофилией. Жжение ниже колена – один из первых признаков заболевания.
Еще одна возможная причина – наследственное нарушение свертываемости крови, в медицинской практике эта патология называется гемофилией. Жжение ниже колена – один из первых признаков заболевания. Такое часто случается при использовании различных косметических средств на кожу.
Такое часто случается при использовании различных косметических средств на кожу. Связано это с нарушением кровообращения в сосудах.
Связано это с нарушением кровообращения в сосудах. поверх припухлости сосудистые веточки елезаметные.хирург без…
поверх припухлости сосудистые веточки елезаметные.хирург без… Встал и почувствовал пульсацию в ноге….
Встал и почувствовал пульсацию в ноге….
/GettyImages-951890062-86614cc3792e4f42bc87ec2085ede24f.jpg)
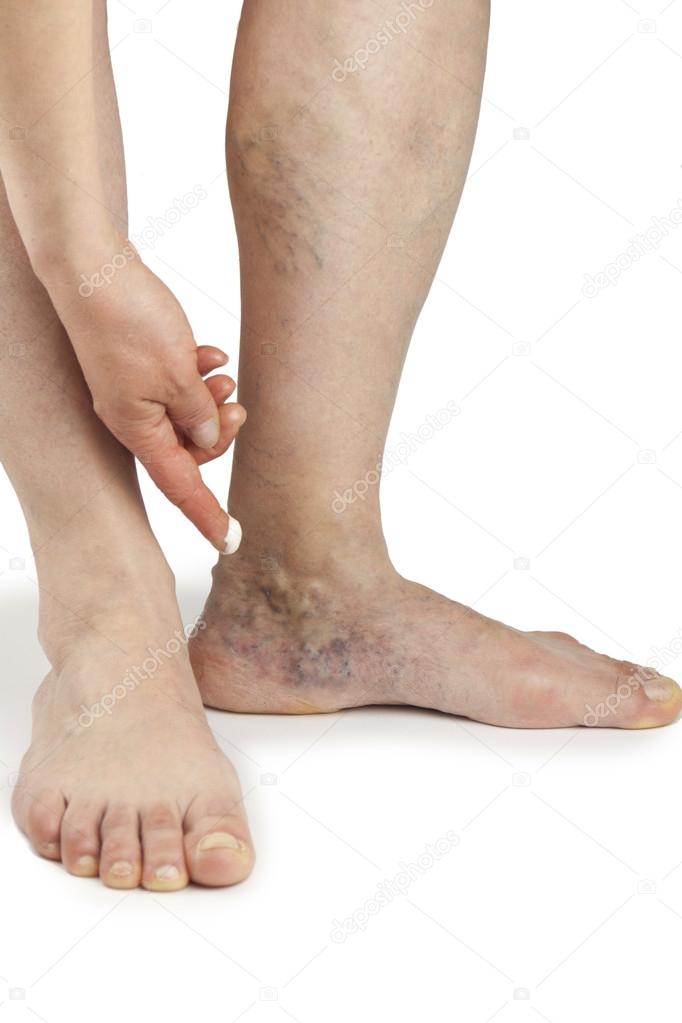
 Они могут включать:
Они могут включать:
 Человек может не осознавать, что он обжег кожу, пока не почувствует боль или дискомфорт через много часов.
Человек может не осознавать, что он обжег кожу, пока не почувствует боль или дискомфорт через много часов.
 Некоторые распространенные примеры включают увеличение веса, тесную одежду или рабочую одежду, которая давит на тело.
Некоторые распространенные примеры включают увеличение веса, тесную одежду или рабочую одежду, которая давит на тело.
 Эти состояния включают ощущение жжения, возникающее в мышцах ног после тяжелых упражнений.
Эти состояния включают ощущение жжения, возникающее в мышцах ног после тяжелых упражнений.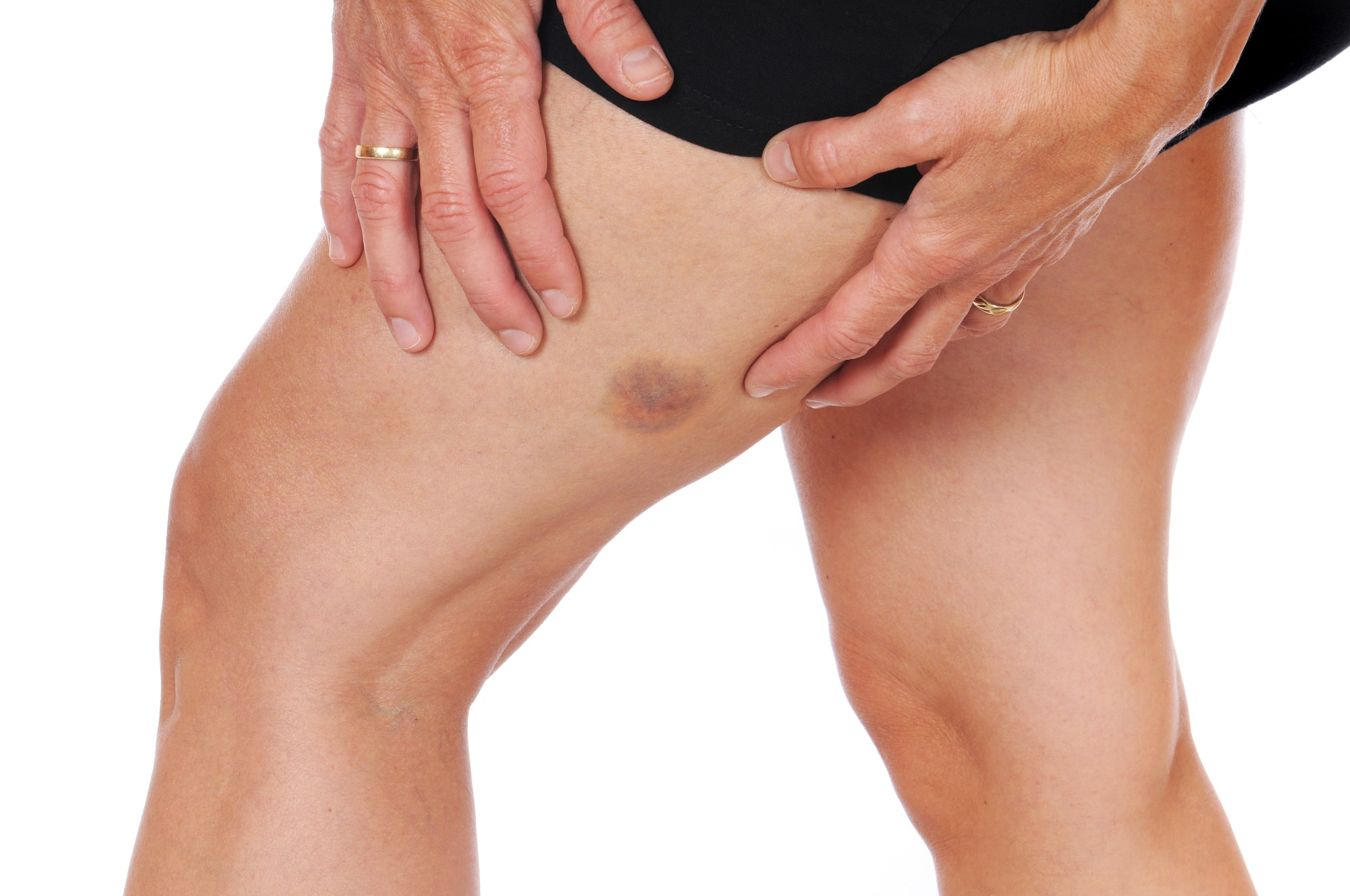 Ограниченный кровоток в этих артериях может вызвать ощущение жжения или онемения в нижних конечностях.
Ограниченный кровоток в этих артериях может вызвать ощущение жжения или онемения в нижних конечностях. Подобно венозной недостаточности, когда клапаны не работают и обеспечивают нормальный кровоток обратно к сердцу, кровь начинает скапливаться и просачиваться в ткани ног.
Подобно венозной недостаточности, когда клапаны не работают и обеспечивают нормальный кровоток обратно к сердцу, кровь начинает скапливаться и просачиваться в ткани ног.
 Это может вызвать варикозное расширение вен, увеличивая риск ожога в ногах.
Это может вызвать варикозное расширение вен, увеличивая риск ожога в ногах.
 Они также могут произойти, если у вас есть другие кожные заболевания. Как правило, в дополнение к этим симптомам целлюлит вызывает недомогание или вызывает симптомы гриппа, такие как жар, усталость и боли. Вы можете почувствовать недомогание за несколько дней до появления целлюлита.
Они также могут произойти, если у вас есть другие кожные заболевания. Как правило, в дополнение к этим симптомам целлюлит вызывает недомогание или вызывает симптомы гриппа, такие как жар, усталость и боли. Вы можете почувствовать недомогание за несколько дней до появления целлюлита. Если симптомы проявляются в течение выходных, обратитесь к врачу общей практики в нерабочее время или обратитесь в местный центр обслуживания пациентов.
Если симптомы проявляются в течение выходных, обратитесь к врачу общей практики в нерабочее время или обратитесь в местный центр обслуживания пациентов. Ваш врач или медсестра могут направить вас в больницу для проведения дополнительных анализов, чтобы убедиться, что вы поставили правильный диагноз и лечение.
Ваш врач или медсестра могут направить вас в больницу для проведения дополнительных анализов, чтобы убедиться, что вы поставили правильный диагноз и лечение.