Блокада седалищный нерв: Лечебно-диагностические блокады при заболеваниях позвоночника
Лечебно-диагностические блокады при заболеваниях позвоночника
Если мучают боли в спине, и препараты из группы нестероидных противовоспалительных средств (НПВС), такие как ибупрофен, почти не помогают, врач может предложить провести блокаду. Во время этой процедуры раствор лекарственного препарата вводят с помощью иглы и шприца непосредственно туда, где находится источник боли. Фактически это то же самое, что местная анестезия, которую проводят при «мелких» хирургических вмешательствах.
Обычно для блокады применяют местный анестетик, например, новокаин или лидокаин. Также врачи используют глюкокортикоиды – гормональные препараты, которые подавляют воспаление и боль. Комбинация анестетика с гормональным препаратом помогает добиться более выраженного и продолжительного эффекта.
Блокады более эффективно снимают боль по сравнению с обезболивающими препаратами из группы НПВС, они помогают улучшить состояние быстро и надолго – от нескольких часов до нескольких месяцев.
Блокада – это не только лечебная, но и диагностическая процедура. Она помогает выявить источник боли. Врачи часто сталкиваются с ситуациями, когда жалобы пациента и данные обследования не соответствуют друг другу, и не удается установить точный диагноз. Например, пациент может жаловаться на боли, а компьютерная томография и МРТ не обнаруживают каких-либо патологических изменений. Зачастую в таких сложных случаях помогают разобраться именно диагностические блокады. Если после инъекции боль прошла, значит, источник проблемы находится именно там, куда введено лекарство.
При каких заболеваниях назначают блокады?
Блокады показаны при различных патологиях позвоночника, которые приводят к сильной боли, нарушениям движений и чувствительности, вегетативным расстройствам. Процедуру проводят при остеохондрозе, межпозвонковых грыжах, спондилоартритах, радикулитах, плекситах люмбаго, ишиасе и пр.
Куда вводят лекарство?
Когда врач выбирает вид блокады, лекарственные препараты, количество процедур и интервалы между ними, он должен учитывать такие факторы, как интенсивность боли, характер и длительность течения заболевания, наличие тех или иных неврологических расстройств, индивидуальные особенности пациента.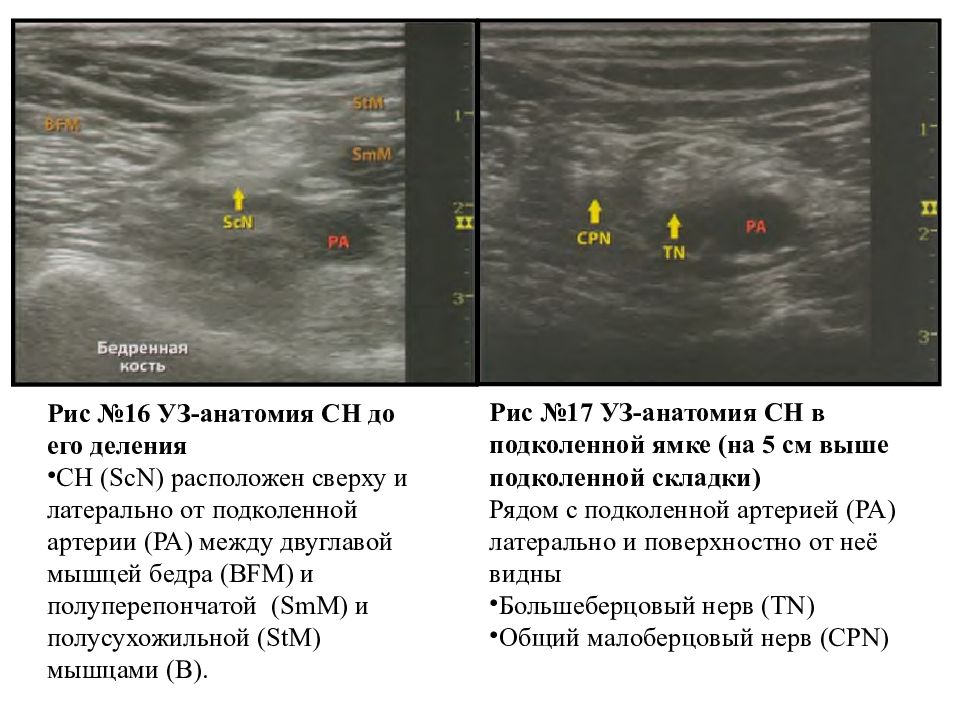 Если решено использовать только один препарат, то блокаду называют однокомпонентной, а если сочетание разных препаратов – многокомпонентной. Иногда к анестетикам и гормонам добавляют витамины, АТФ, лидазу и другие препараты.
Если решено использовать только один препарат, то блокаду называют однокомпонентной, а если сочетание разных препаратов – многокомпонентной. Иногда к анестетикам и гормонам добавляют витамины, АТФ, лидазу и другие препараты.Лекарство можно вводить в разные места, в зависимости от этого выделяют несколько разновидностей блокад:
- Паравертебральные – препарат вводят рядом с позвоночником. Это самый распространенный вид блокад. В зависимости от того, куда именно вводят лекарство, паравертебральная блокада может быть подкожной, внутрикожной, периневральной, мышечной, корешковой, дугоотростчатых суставов позвонков.
- Эпидуральные (перидуральные) – препарат вводят в пространство, которое находится внутри позвоночного канала, между надкостницей и твердой мозговой оболочкой, окружающей спинной мозг. При этом лекарство поступает к нервным корешкам.
- Межреберные – препарат вводят в промежуток между соседними ребрами, возле грудины, позвоночника или сбоку.

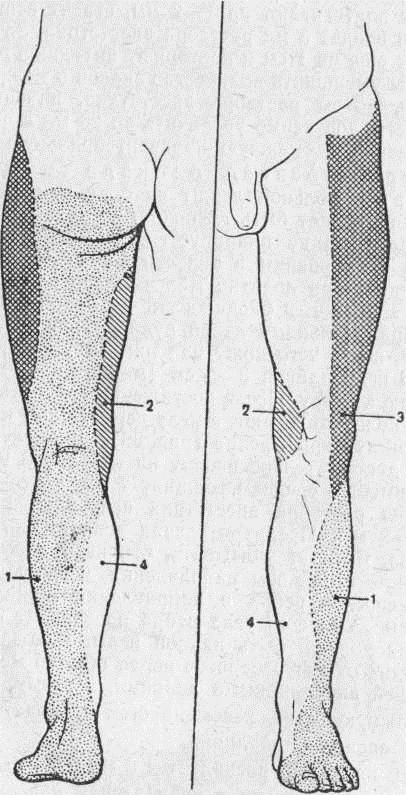
- Блокада седалищного нерва – лекарство вводят в области крестца, там, где проходит седалищный нерв. При поражении этого нерва (как правило, в результате остеохондроза или межпозвонковой грыжи) возникает ишиас – боль по задней поверхности ноги, которая может распространяться от ягодицы до стопы.
- При определенных состояниях проводят блокады нижней косой мышцы головы, мышц лопатки, субдельтовидную блокаду (лекарство вводят под дельтовидную мышцу рядом с плечевым суставом).
Для того чтобы правильно выполнить процедуру, врач должен хорошо знать анатомию и иметь определенный опыт. В клинике «Сова» работают доктора, которые в совершенстве владеют навыками проведения разных видов блокад.
Как проводят процедуры?
Врачи в клинике «Сова» проводят блокады позвоночника с соблюдением всех правил асептики и антисептики. Доктор обязательно обрабатывает руки дезинфицирующим раствором и надевает стерильные перчатки. Кожу пациента в месте инъекции трижды тщательно протирают антисептиком.
Сначала раствор анестетика вводят на небольшую глубину, обезболивают кожу, так, чтобы на ней появилась «лимонная корочка». Затем иглу продвигают глубже, при этом постоянно понемногу вводят лекарство, так, чтобы оно следовало впереди кончика иглы и обеспечивало обезболивание. Врач периодически потягивает за поршень шприца. Это нужно для контроля: если в шприце появилась кровь, значит, игла попала в сосуд, и вводить препарат дальше нельзя. Нужно изменить положение иглы.
Когда кончик иглы достигает нужного места, вводят всю дозу анестетика и других препаратов. Спустя некоторое время боль должна отступить.
Это безопасно?
Блокады – безопасная процедура, если ее проводит опытный врач с соблюдением всех правил. Осложнения встречаются редко, и их возникновение, как правило, говорит о том, что доктор что-то сделал неправильно:
- Если лекарство попадает в кровеносный сосуд, возникает шум в ушах, головокружение, тошнота, пациент становится возбужденным.

- Если игла проткнула сосуд, на коже останется синяк.
- При нарушении правил асептики и антисептики в месте инъекции может возникнуть нагноение.
- У некоторых пациентов в ответ на введение препарата развивается аллергическая реакция. Иногда это можно предвидеть, иногда – нет.
- Если игла попала в нерв, она может повредить его, возникнут неврологические расстройства – нарушение движений, чувствительности.
- Если ввести большой объем раствора с препаратами, он может сдавить нерв.
Блокады нельзя проводить, если известно, что у пациента аллергия на анестетик, при гнойных процессах в месте, где планируется выполнять инъекцию, при острых инфекционных заболеваниях. Относительные противопоказания: психические расстройства, прогрессирующие заболевания нервной системы, тяжелые расстройства со стороны внутренних органов, беременность, сахарный диабет.
Лечебный эффект блокад позвоночника
Через некоторое время после введения анестетика боль сильно уменьшается или проходит совсем, движения становятся более свободными. Обычно контраст в состоянии пациента «до и после» очень хорошо заметен. Эффект сохраняется до нескольких месяцев.
Обычно контраст в состоянии пациента «до и после» очень хорошо заметен. Эффект сохраняется до нескольких месяцев.
Если вас беспокоят сильные боли в спине, шее, пояснице, которые долго не проходят, приглашаем вас посетить врача-специалиста в клинике «Сова». Наш доктор оценит ваше состояние, назначит обследование, установит точный диагноз и порекомендует эффективное лечение. Наши опытные врачи проводят блокады и другие процедуры, которые помогают избавиться от болей в спине, вернуть свободу движений и способность вести активную, полноценную жизнь.
Блокада седалищного нерва в Москве. Клиника Золотые Руки
Блокада боли седалищного нерва считается наиболее эффективным методом лечения болевого синдрома. Процедура устраняет проявления неврологических патологий и останавливает работу нервных импульсов. Манипуляция основана на введении анестезирующего или противовоспалительного препарата в пораженную область. Медикаментозный препарат вводится непосредственно в патологический очаг, где формируется болевой синдром.
Целью укола блокады седалищного нерва считается устранение болевого синдрома. При этом присутствует минимум побочных эффектов, осложнения вовсе отсутствуют. Проведение процедуры не только устраняет боль, но и лечит воспалительный процесс седалищного нерва, предотвращает такие осложнения, как инвалидность и обездвиженность. Чаще всего блокада при защемлении седалищного нерва проводится в комплексе с другими методиками. К ним относят физиотерапевтические методы, санаторное лечение, применение кремов и мазей, таблеток, инъекций.
Блокада седалищного нерва в Москве проводится в частных и государственных специализированных клиниках. Чтобы узнать цену блокады седалищного нерва в Москве, обратитесь к узкопрофильному врачу.
Что такое воспаление седалищного нерва?
Воспаление седалищного нерва (ишиас) – это распространенная патология, которая сопровождается жжением и онемением в нижней части спины, бедра и внешней стороны голени.
Сделать блокаду седалищного нерва рекомендовано при воспалении. Инъекционная терапия оказывает противовоспалительное, успокаивающее действие, снимает отечность. Также блокаду делают при защемлении седалищного нерва.
Блокада при воспалении седалищного нерва: преимущества
Имеется ряд преимуществ лечебной блокады. Прежде всего, метод популярен благодаря быстроте обезболивания и длительности эффекта. При соблюдении рекомендаций врача эффект продолжается до года. Лекарственный препарат воздействует непосредственно на очаг болезни, на окончания и проводники, которые распространяют болевые ощущения. Вероятность появления побочных эффектов сводится к нулю, так как лекарство практически не всасывается в кровоток и попадает в очаг патологии.
Инъекционная терапия способна уменьшить сосудистый спазм, мышечное напряжение, устранить отечность и воспалительную реакцию в области болевого очага. Воспаление седалищного нерва характеризуется острыми болями, которые возникают в нижней части позвоночника. Для усиления эффекта применяется физиотерапия в комплексе с блокадой и консервативным лечением. Комплексный подход эффективен даже на запущенных стадиях ишиаса. Болевой синдром оперативно снижается, воспаление исчезает.
Особенности введения
Блокада подразумевает под собой введение лекарственного средства в ту зону, где наблюдается ущемление нерва. Чаще всего используются такие анестезирующие средства:
• Дипроспан;
• Лидокаин;
• Диклофенак;
Инъекционная терапия с использованием Лидокаина считается более действенной в сравнении с новокаином. Дипроспан назначается на пять дней, после чего пациент делает перерыв на неделю. Блокада с использованием Диклофенака уменьшает болевые ощущения и снижает воспалительный процесс. Состояние больного улучшается. Для усиления эффекта Дипроспан вводят в комплексе с Лидокаином и Прокаином.
Состояние больного улучшается. Для усиления эффекта Дипроспан вводят в комплексе с Лидокаином и Прокаином.
Продолжительность курса зависит от состояния пациента, от запущенности стадии, от наличия индивидуальных особенностей организма. Блокада при воспалении седалищного нерва имеет выраженное противовоспалительное действие, мышечный спазм мгновенно уменьшается. Если появились болезненные ощущения в области спины, немедленно обратитесь к узкопрофильному работнику, который определит причину недомогания, установит точный диагноз и сообщит, необходима ли блокада.
Показания к проведению
Блокада показана пациентам при острых и хронических болях в спине, при воспалении седалищного нерва и при защемлении. Процедура проводится в том случае, если консервативное и физиотерапевтическое лечение не дало результата. Точнее о наличии показаний пациенту рассказывает лечащий врач.
Противопоказания к применению
Инъекционная терапия имеет широкое терапевтическое влияние, однако в некоторых ситуациях проведение блокады категорически запрещено. К противопоказаниям относят такие случаи:
К противопоказаниям относят такие случаи:
• беременность;
• лактационный период;
• детский возраст;
• отсутствие сознания у пациента;
• ишемическая болезнь сердца;
• нарушения свертываемости крови;
• гипотония;
• нарушенное артериальное давление;
• язвенная болезнь;
• болезнь Крона;
• аллергическая реакция;
• инфекционный процесс;
• кардиогенный шок;
• почечная недостаточность;
Также к противопоказаниям относят наличие системное инфицирование организма, например при активной фазе туберкулеза. Процедура не проводится при аллергии на лекарственные препараты, при индивидуальной непереносимости. При разлитом воспалении брюшной полости, а именно перитоните, проведение инъекционной терапии невозможно. Наличие абсцессов также становится преградой для проведения.
Проведение процедуры при аллергической реакции приводит к ряду осложнений, к которым относится крапивница, отек Квинке, спазмы бронх и даже анафилактический шок. Возможны такие осложнения, как повреждение кровеносного сосуда, деформация иглы. После окончания терапии больной два часа находится в стационаре, после чего отправляется домой. Рекомендуется воздержаться от физических нагрузок.
Возможны такие осложнения, как повреждение кровеносного сосуда, деформация иглы. После окончания терапии больной два часа находится в стационаре, после чего отправляется домой. Рекомендуется воздержаться от физических нагрузок.
Как сделать блокаду при защемлении седалищного нерва самостоятельно?
Седалищный нерв берет свое начало с крестца, проходит через ягодицы и ниже по ногам до пальцев, являясь самым длинным по протяженности нервом в человеческом теле. Когда происходит сжатие этого нерва, вызывающее раздражение тканей, происходит защемление седалищного нерва. Обычно это случается в позвоночных дисках и мышцах внутренней группы малого таза. Также это заболевание называют ишиасом.
Причины защемления нерва
Причины, вызывающие защемление седалищного нерва, бывают разными. Самые частые из них: заболевания позвоночника, такие как грыжи, стеноз и остеохондрозы. Также ишиас возникает при спазмах ягодичных и спинных мышц. Гораздо реже встречаются случаи защемления седалищного нерва от опухолей, гнойных воспалений, инфекций органов малого таза.
Симптомы
Первичными симптомами являются слабовыраженные боли в пояснице и ягодицах. Появляются тяжесть и ломота в ногах. При осложненной болезни болит уже вся поверхность бедра, голеностопа, и боль опускается до кончиков пальцев ног. Болезненные ощущения носят резкий характер, человек испытывает переменные острые, стреляющие боли в ноге. Также могут возникнуть жжение и онемение нижних конечностей. У человека возникает усталость и ломота в ногах. Обычные приемы по лечению боли не помогают.
Что такое блокада при защемлении седалищного нерва?
Принцип действия такой процедуры – формирование местного анальгетического блока, то есть блокирование болевого импульса в другие отделы центральной нервной системы. Известны несколько методов, которые применяют для снятия сильных болей при защемлении седалищного нерва. Наиболее используемый из них – блокада. И так, делают ли блокаду при защемлении седалищного нерва? Блокадой называют технику, при которой используют медицинские препараты в виде уколов, чтобы лечить сильную боль у пациента. Ее назначают при защемлении седалищного нерва, если терапия не приносит улучшения состояния, а болевой синдром у человека не дает жить полноценной жизнью.
Ее назначают при защемлении седалищного нерва, если терапия не приносит улучшения состояния, а болевой синдром у человека не дает жить полноценной жизнью.
Показания к проведению
Блокаду применяют при тяжелой форме ишиаса, когда физиотерапия и терапия медикаментами не приносят эффекта. Применение необходимо, так как у пациента не прекращаются сильно ощутимые боли, которые невозможно блокировать, принимая анальгетики. Другие показания для блокады: защемление нерва, травмирование этой области, невралгия или другой фактор, вызывающий нестерпимую боль; спазмирование мышц или их контрактура; перегруженная система связок; местные трофические нарушения.
Какие препараты используются для блокады?
Помогает ли блокада при защемлении седалищного нерва? Об этом говорят положительные отзывы, использовавших этот вид терапии пациентов. При проведении блокады при защемлении седалищного нерва используют различные препараты.
Новокаин
Новокаиновая блокада при защемлении седалищного нерва считается наиболее часто используемой. Новокаин позволяет блокировать раздражение седалищного нерва и отключить чувствительность сопутствующих нервных окончаний, убрать болевые ощущения и улучшить структуру тканей. В новокаиновой блокаде есть вспомогательные вещества, такие как тримекаин и дикаин для усиления эффекта основного составляющего. А также 8% раствор желатина и этиловый спирт для увеличения времени воздействия.
Новокаин позволяет блокировать раздражение седалищного нерва и отключить чувствительность сопутствующих нервных окончаний, убрать болевые ощущения и улучшить структуру тканей. В новокаиновой блокаде есть вспомогательные вещества, такие как тримекаин и дикаин для усиления эффекта основного составляющего. А также 8% раствор желатина и этиловый спирт для увеличения времени воздействия.
Лидокаин
Лидокаин также часто используется для блокады при защемлении седалищного нерва. Его действие считается даже немного менее эффективным, чем у новокаина, но менее токсичным. В частности, используют 0,25 или 0,5 процентные растворы, в объеме 80 мл и 40 мл соответственно. Пролонгировать действие лидокаина можно гормональными препаратами, а так же адреналином, так как его действие вызывает спазм кровеносных сосудов и препятствует быстрой всасываемости препаратов.
Дипроспан
Дипроспан является гормональным препаратом, при применении которого уходят отеки и воспаления в седалищном нерве, снимается болевой синдром, улучшается кровообращение пораженного участка.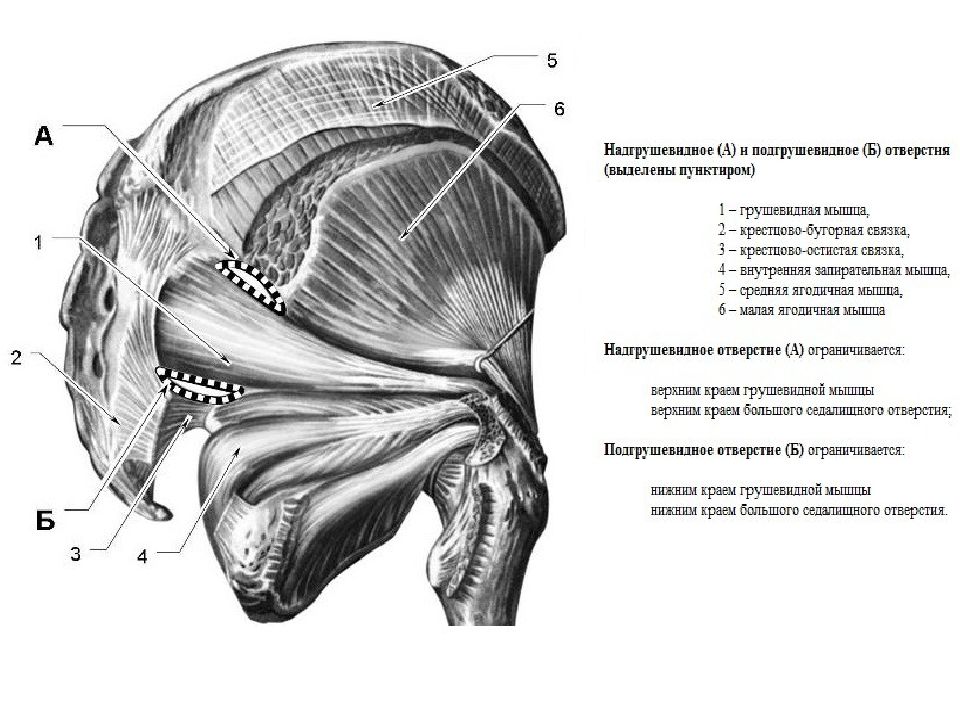 Минусом является привыкание организма при частом использовании.
Минусом является привыкание организма при частом использовании.
Диклофенак
Диклофенак имеет противовоспалительное, жаропонижающее, анальгезирующее, противоревматическое действие, что помогает снять и боли, и воспаления в седалищном нерве.
Техника выполнения процедуры
Куда делают блокаду при защемлении седалищного нерва? Наиболее известная и доступная техника – введение блокады в точку Войно-Ясенецкого, находящуюся прямо над нервом. Чтобы найти эту точку, нужно провести две линии в лежачем положении пациента: горизонтальная проводится по вершине большого вертела, а вертикальная – через наружный край седалищного бугра. Она находится на их пересечении. Вводят только выписанный врачом-неврологом раствор постепенно, направляя иглу к седалищному нерву. Рекомендуется добавлять кортикостероиды для увеличения продолжительности действия обезболивающих препаратов.
Возможные осложнения и последствия
Несмотря на относительную безопасность применения блокады, редкие случаи осложнений все же имеют место. К примеру, неправильное введение иглы приводит к прямому попаданию в нерв, что характеризуется резким усилением болей у пациента. Так же нужно предотвращать облом иглы, не делая резких движений при введении препарата. Если произойдет попадание иглы в кровеносный сосуд, возможно появление гематомы.
К примеру, неправильное введение иглы приводит к прямому попаданию в нерв, что характеризуется резким усилением болей у пациента. Так же нужно предотвращать облом иглы, не делая резких движений при введении препарата. Если произойдет попадание иглы в кровеносный сосуд, возможно появление гематомы.
Противопоказания для проведения блокады
Каждый из видов блокады имеет свои противопоказания, ведь медикаменты далеко не «безобидные». Так, применение лидокаина и новокаина запрещено при гипотонии, нарушениях сердечного ритма, проблемах с сердцем, печеночной недостаточности, миастении, атриовентрикулярной блокаде второй и третьей степеней, судорожном синдроме в качестве реакции на указанные препараты в прошлом, беременности и индивидуальной непереносимости компонентов растворов. Противопоказаниями к применению диклофенака являются аллергические реакции, заболевания связанные с кроветворением, язва желудка, воспаления органов пищеварения, почечная и печеночная недостаточность, беременность и лактационный период. Нежелательно применять диклофенак и при болезнях сердца, типа ишемии.
Нежелательно применять диклофенак и при болезнях сердца, типа ишемии.
Специализированное научно-практическое издания для ветеринарных врачей и студентов ветеринарных ВУЗов.
TogglerВыпуски журнала по годам
Контакты журналаvetpeterburg
Подпишись на новости Вы можете подписаться на нашу новостную рассылку.
Для этого нужно заполнить форму, указав ваш почтовый e-mail.
Рассылка осуществляется не более 5-6 раз в год.
Администрация сайта никогда ни при каких обстоятельствах не разглашает и не передает другим лицам данные о пользователях сайта.
Покупка бумажной версии Чтобы приобрести бумажную версию журнала необходимо оформить заказ и оплатить его онлайн.
Доставка выполняется Почтой России.
Стоимость экземпляра журнала указанна с учетом доставки.
По вопросам рассылки в другие странны обращайтесь к заместителю главного редактора: [email protected].
Предзаказ Доставка для клиник
Для ветеринарных клиник г. Санкт-Петербурга и Лен. области.
Доставка производится курьером на адрес клиники в количестве одного экземпляра.
Для оформления доставки необходимо заполнить форму. Подписка на доставку оформляется один раз и действует до тех пор, пока представитель вашей организации не подаст заявку на отмену доставки.
Оформить доставку
симптомы и диагностика ишиаса, цены
Ишиас (ущемление седалищного нерва) – причина страданий, нуждающаяся в качественном лечении!
Седалищный нерв – наиболее длинный и мощный нерв нашего организма, обеспечивающий чувствительную и двигательную иннервацию кожи и мышц нижних конечностей. Образован он несколькими волокнами, идущими из нижнепоясничного и верхнекрестцового отделов позвоночника.
Именно в поясничном отделе позвоночника нервные волокна, образующие седалищный нерв, часто ущемляются в местах выхода из спинномозгового канала. Причина заболевания – смещение хрящевых межпозвонковых дисков, или дисковая грыжа. Ущемление волокон седалищного нерва проявляется их воспалением, невритом, или ишиасом.
Симтомы ишиаса (ущемления седалищного нерва)
Пациент с диагнозом ишиас испытывает интенсивную жгучую боль, распространяющуюся с поясницы на ягодичную область и далее – на заднюю поверхность бедра, голени, подошвенную область стопы. Самостоятельное передвижение при этом затруднено. В дальнейшем хронически протекающий неврит осложняется стойкой хромотой и атрофией мышц нижней конечности. Устранение ущемления седалищного нерва в клинике «Чудо доктор» поможет обрести утраченные двигательные функции.
Преимущества диагностики и лечения ишиаса седалищного нерва в клинике «Чудо Доктор»:
- Специалисты
Диагностикой и лечением ущемления седалищного нерва занимаются опытные специалисты – неврологи-рефлексотерапевты. - Инструментальная диагностика
С помощью современной рентгенологической аппаратуры, обладающей высокой разрешающей способностью, мы диагностируем структурные нарушения со стороны поясничного отдела позвоночника. Состояние нервных волокон седалищного нерва можно оценить на основе данных МРТ – магнитно-резонансной томографии. - Лабораторная диагностика
Ущемление седалищного нерва зачастую развивается на фоне различных заболеваний и обменных нарушений. Методом лабораторных анализов мы выявляем эти нарушения.
Три причины для лечения ишиаса в клинике “Чудо Доктор”
- Вызов врача на дом
По вполне понятным причинам пациенту с ущемлением седалищного нерва очень трудно самостоятельно посетить медучреждение. В таком случае больной может вызвать специалиста-невролога на дом. - Комплексный подход
В ходе лечения мы устраняем не только непосредственно седалищный неврит, но и его причины – заболевания, выявленные в ходе диагностики. - Нетрадиционные методы
Наряду с общепринятыми методами лечения седалищного неврита мы применяем нетрадиционные методы. Среди них – акупунктура (иглоукалывание), мануальная терапия, гирудотерапия (лечение пиявками).
Лечение ущемления седалищного нерва в клинике «Чудо Доктор»
Лечение проводится в несколько этапов. Вначале нужно устранить боль, облегчив тем самым состояние пациента. С этой целью мы проводим блокады нерва местными анестетиками, которые по своей силе и продолжительности действия намного превосходят традиционный новокаин. Однако обезболивание практически не влияет на воспалительный процесс, поэтому пациент проходит курс противовоспалительного и общеукрепляющего лечения.
После того как боль утихла и острая фаза воспаления прошла, врачи приступают к дальнейшему лечению. Оно включает в себя массаж, мануальную терапию, иглорефлексотерапию, лечебную физкультуру. Цель данных мероприятий – освободить ущемленные нервные волокна, улучшить в них обменные процессы и восстановить утраченные двигательные функции.
Ущемление седалищного нерва можно и нужно устранить Обращайтесь в «Чудо Доктор» – и наши врачи помогут вам!
Лечение неврологии в Киеве | Клиника Здоровье Столицы
Патологические изменения, происходящие в нервной системе человека, затрагивающие центральную и периферические нервные системы (головной и спинной мозг, а так же нервные сплетения и корешки) в медицине называют неврологическими заболеваниями. Симптоматика неврологических заболеваний очень разнообразна. Зачастую они проявляются сбоями в работе других систем организма. Именно поэтому осмотр невролога – процедура длительная, и требующая внимания со стороны врача и терпения со стороны пациента.
Врачи неврологи настоятельно рекомендуют присматриваться к своему организму, чтобы не пропустить первые симптомы проявления различных заболеваний.
Проявления неврологических заболеваний весьма разнообразны:
- Различные головные боли.
- Проблемы с координацией — головокружение, шаткость при ходьбе.
- Снижение работоспособности и ухудшение памяти.
- Хроническая усталость.
- Появление расстройства сна (бессоница, частые пробуждения и т п).
- Слабость в руках или ногах, снижение их чувствительности, вплоть до онемения.
- Раздражительность, приступообразные ощущения внутренней дрожи, страха, сердцебиения, резкая смена настроения.
- Обмороки и предобморочные состояния, ощущения “шума” в ушах и голове.
- Боли в позвоночнике и конечностях.
- Тремор (дрожь).
- Панические атаки – приступы беспричинного страха с потоотделением, повышением давления, чувством нехватки воздуха.
- Расстройства потоотделения (гипергидроз).
- Гипервентиляционные расстройства (непереносимость духоты).
Даже один из этих симптомов – это повод не откладывая, обратится к специалисту – невропатологу.
Благодаря индивидуальному подходу к каждому пациенту, детальному изучению анамнеза и учету особенностей организма, лечение этих заболеваний становится особенно результативным. Профессионализм наших врачей позволяет избежать развития осложнений и нежелательных последствий, что вероятно при игнорировании симптомов, а также при самостоятельных попытках устранить их – только квалифицированный врач может воздействовать не на проявления болезни, а на ее причину.
Regional Anesthesia and Acute Pain ManagementRegional Anesthesia and Acute Pain Management1993-65082687-1394Eco-vector4281010.18821/1993-6508-2016-10-2-111-115Original ArticleComparative assessment of peripheral blocade of sciastic nerve performed by subgluteal and popgluteal access using electrical stimulation of peripheral nerve under us guidancePiacherskiValery G.anesthesiologist, MD., PhD., Department of Anesthesiology and Intensive [email protected]. V-Mogilev Regional Hospital1506201610211111524082020Copyright © 2016, Eco-Vector2016Goal. Compare the area of the sensor unit with the blockade of the sciatic nerve subgluteal and classic access. Achieved 60 blockades of the sciatic nerve in combination with femoral nerve blockade. In group A (30 patients) the blockade of the sciatic nerve was performed classical access, in group B (30 patients) – subgluteal access with the patient lying on his stomach. All of the blockade of the sciatic nerve were performed with 30 ml of 1% lidocaine (epinephrine 1: 200 000). Sensory block was evaluated in the foot, ankle, lower leg, popliteal fossa and hamstring. Evaluation of the sensory block was performed using prick. In group A complete motor block of the sciatic nerve occurred in all 30 patients. In those same 30 patients (100%) developed a full sensory block (++) in the area of the foot, lower leg, popliteal, posterior thigh. All patients had complete motor block of the sciatic nerve. In group B complete sensory block in the area of the foot, lower leg developed in all patients. In the popliteal fossa a full sensory block (++) did not develop in any patient, a partial unit + occurred in 22 patients (73.3%) and in 50 patients (26.7%) did not develop a sensor unit. In group B the sensor unit in the lower, middle and upper third Femur not developed (-) no patient. When the blockade of the sciatic nerve subgluteal access full sensor unit is not developed in the popliteal fossa and hamstring. When using the classic access sensor unit is developed in the popliteal fossa and hamstringsciatic nerveperipheral blockadesubgluteal accessUS – controlседалищный нервпериферическая блокадаподъягодичный доступУЗ-контроль1.Marhofer P., Harrop-Griffiths W., Kettner S.C., Kirchmair L. Fifteen years of ultrasound guidance in regional anaesthesia: Part 1. Br. J. Anaesth. 2010; 104 (5): 538-546.2.Brull R., Macfarlane A.J., Parrington S.J., Koshkin A., Chan V.W. Is Circumferential Injection Advantageous for Ultrasound-Guided Popliteal Sciatic Nerve Block? A Proof-of-Concept Study. Regional Anesthesia & Pain Medicine. 2011; 36: 266-70. Available at: http://dx.doi.org/10.1097/AAP.0b013e318217a6a1.3.Печерский В.Г., Марочков А.В. Особенности распространения местного анестетика при блокаде седалищного нерва. Новости хирургии. 2011; 3: 91-95.4.Рафмелл Дж.П., Нил Дж.М., Вискоуми К.М. Регионарная анестезия: самое необходимое в анестезиологии. М.: МЕДпресс-информ, 2007. 272 с.5.Chelly J.E. Peripherial nerve blocks: a color atlas. 3rd ed. Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins; 2009: 1-474.6.Marhofer P. Fifteen years of ultrasound guidance in regional anaesthesia: Part 2 – Recent developments in block techniques. British Journal of Anaesthesia. 2010; 104 (6): 673-683.7.Piacherski V., Marachkov A. (2015) Reducing the Dose of Local Anesthetic Reduces the Duration of Analgesia – Myth or Reality: A Double-Blind Randomized Study. Open Journal of Anesthesiology. 2015; 5: 7-12. doi: 10.4236/ojanes.2015. 51002.8.Piacherski V., Marochkov A. A comparison of the onset time of complete blockade of the sciatic nerve in the application of ropivacaine and its equal volumes mixture with lidocaine: a double-blind randomized study. Korean Journal of Anesthesiology. 2013; 1: 42-47.9.Синельников Р.Д. Атлас анатомии человека. Том 3. Учение о нервной системе, органах чувств и органах внутренней секреции. М.: Издательство «Медицина», 1974.10.Островерхов Г.Е., Бомаш Ю.М., Лубоцкий Д.Н. Оперативная хирургия и топографическая анатомия. Курск: АП Курск, 1995. 720 с.11.Кованов В.В. Оперативная хирургия и топографическая анатомия. М.: Медицина; 1977.Блокировка подколенного седалищного нерва под контролем УЗИ
Адмир Хаджич, Ана М. Лопес, Кэтрин Вандепитте и Ксавье Сала-Бланш
ФАКТЫ
- Показания: хирургия стопы, голеностопного сустава и ахиллова сухожилия
- Положение датчика: поперечно над подколенной ямкой
- Цель: Распространение местного анестетика вокруг седалищного нерва в эпиневральной оболочке
- Местный анестетик: 15–20 мл
ОБЩИЕ СООБРАЖЕНИЯ
Анатомия седалищного нерва в подколенной ямке различна, и разделение на большеберцовый нерв (TN) и общий малоберцовый нерв (CPN) происходит на непостоянном расстоянии от подколенной складки (, рис. 1, ).При использовании методов, основанных на нервных стимуляторах, большие объемы (например,> 40 мл) местного анестетика используются для увеличения шансов на успешную блокаду нервов.
РИСУНОК 1. Анатомия поперечного сечения седалищного нерва в подколенной ямке. Показаны общий малоберцовый нерв (CPN), большеберцовый нерв (TN), подколенная артерия (PA), подколенная вена (PV), бедренная кость, двуглавая мышца бедра (BFM), полуперепончатая мышца (SmM) и полусухожильная мышца (StM). (Воспроизведено с разрешения Hadzic A: Hadzic’s Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2nd ed.Нью-Йорк: McGraw-Hill, 2011.)Однако руководство США снижает объем, необходимый для надежной блокады нервов, поскольку инъекцию можно остановить, как только будет обнаружено адекватное распространение. Наиболее распространенные подходы к блокаде подколенного седалищного нерва – это боковой доступ, когда пациент находится в положении лежа на спине или на боку, и задний доступ в положении лежа или боку (, рис. 2, ). Хотя положение пациента и путь иглы в этих двух подходах различаются, остальные детали техники аналогичны.
РИСУНОК 2. Задний доступ к блокаде подколенного седалищного нерва под контролем УЗИ может быть выполнен (A), , когда пациент находится в боковом положении, или (B), , когда пациент лежит на животе. (Воспроизведено с разрешения Hadzic A: Hadzic’s Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2nd ed. New York: McGraw-Hill, 2011.)Инъекция местного анестетика должна производиться в оболочку седалищного нерва, которая содержит и то и другое. компоненты нерва.Инъекция в идеале выполняется в том месте, где оба компонента нерва находятся внутри оболочки, но немного разделены жировой тканью, что обеспечивает безопасное размещение иглы между ними. Хотя блокаду седалищного нерва можно выполнить с помощью инъекции вокруг любого компонента нерва, инъекции в пространство между ними более распространены в клинической практике.
УЗИ АНАТОМИЯ
Начиная с датчика в поперечном положении на подколенной складке, подколенная артерия идентифицируется с помощью цветного допплеровского ультразвукового исследования, если необходимо, на глубине приблизительно 3–4 см.Подколенная вена, сопровождающая артерию, расположена поверхностно (кзади) от нее. По обе стороны от артерии находятся двуглавая мышца бедра (латерально) и полуперепончатая и полусухожильная мышцы (медиально). Большеберцовый нерв расположен поверхностно и латеральнее вены и выглядит как гиперэхогенная, овальная или круглая структура с сотовым рисунком (, рис. 3, ). Попросив пациента выполнить тыльное сгибание и подошвенное сгибание голеностопного сустава, две ветви седалищного нерва скручиваются или перемещаются относительно друг друга.Обычно необходимо наклонять датчик каудально, чтобы вывести нерв из соседней жировой ткани.
РИСУНОК 3. Соноанатомия седалищного нерва в подколенной ямке. Два основных отдела седалищного нерва, большеберцовый нерв (TN) и общий малоберцовый нерв (CPN), видны непосредственно латеральнее и поверхностно по отношению к подколенной вене (PV) и артерии (PA). Это изображение было сделано на 5 см выше складки подколенной ямки, где TN и CPN только начали расходиться.После идентификации большеберцового нерва CPN визуализируется несколько более поверхностно и латеральнее большеберцового нерва. Датчик следует перемещать в проксимальном направлении до тех пор, пока большеберцовый и малоберцовый нервы не будут визуализированы, которые вместе образуют седалищный нерв перед его разделением (, рис. 4, ). Это соединение обычно происходит на расстоянии 5–10 см от подколенной складки, но может располагаться очень близко к складке или, реже, проксимальнее бедра.
РИСУНОК 4 Соноанатомия седалищного нерва (ScN) до его разделения.Показаны SCN, расположенные выше и латеральнее подколенной артерии (PA), между двуглавой мышцей бедра (BFM), полуперепончатой мышцей (SmM) и полусухожильной мышцей (StM).По мере того, как датчик перемещается проксимально, подколенные сосуды продвигаются глубже, и их становится сложнее визуализировать. Следует отрегулировать глубину, усиление, фокус и направление луча УЗИ, чтобы нерв всегда был виден. В подколенной ямке седалищный нерв обычно визуализируется на глубине 2–4 см.
NYSORA Tips
• Ультразвуковая визуализация должна быть направлена на выявление оболочки седалищного нерва (оболочки Влока), содержащей оба компонента седалищного нерва (большеберцовый и общий малоберцовый нервы). При успешной инъекции местный анестетик откладывается в интродьюсере Влока
.Для более полного обзора распределения седалищного нерва см. Функциональная анатомия регионарной анестезии.
БЛОКАДНОЕ РАСПРЕДЕЛЕНИЕ
Блокада седалищного нерва приводит к анестезии нижней конечности ниже колена, как моторной, так и сенсорной, за исключением медиальной ноги и стопы, которые являются территорией подкожного нерва, ветви бедренного нерва.Двигательные волокна мышц подколенного сухожилия сохранены; однако волокна в задней части коленного сустава заблокированы (, рис. 5, ).
РИСУНОК 5. Ожидаемое распределение сенсорной блокады седалищного нерва на уровне подколенной ямки.ОБОРУДОВАНИЕ
Оборудование, рекомендованное для блокады подколенного седалищного нерва, включает следующее:
- УЗИ с линейным датчиком (8–12 МГц), стерильным рукавом и гелем
- Стандартный лоток для нервного блока
- Шприц объемом 20 мл с местным анестетиком
- Изолированная стимулирующая игла с коротким скосом, от 50 до 100 мм, размером от 21 до 22
- Стимулятор периферических нервов
- Датчик давления впрыска
- Стерильные перчатки
Подробнее об оборудовании для блокады периферических нервов
ОСОБЕННОСТИ И ПОЗИЦИОНИРОВАНИЕ ПАЦИЕНТА: ПОБОЧНЫЙ ПОДХОД
Эта блокада нерва выполняется пациентом в положении лежа на спине или на боку.Этого можно достичь, поставив ступню на приподнятую подставку для ног или согнув колено, пока ассистент стабилизирует ступню и лодыжку на кровати (, рис. 6, ). Если используется нервная стимуляция, необходимо обнажить икры и ступню для наблюдения за двигательными реакциями.
РИСУНОК 6. Техника введения иглы для блокады седалищного нерва в подколенной ямке с использованием бокового доступа с пациентом в положении лежа на спине. (Воспроизведено с разрешения Hadzic A: Hadzic’s Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2nd ed.Нью-Йорк: McGraw-Hill, 2011.)ЗНАКИ И ПОЗИЦИОНИРОВАНИЕ ПАЦИЕНТА: ПОСЛЕДНИЙ ПОДХОД
Эта блокада нерва выполняется пациентом в положении лежа или на боку (, рис. 2, ). Небольшая подставка для ног полезна для облегчения определения двигательной реакции при стимуляции нервов. Подставка для ног также расслабляет сухожилия подколенного сухожилия, облегчая установку датчика и манипулирование им.
ЦЕЛЬ
Цель состоит в том, чтобы ввести местный анестетик в оболочку общей соединительной ткани (Влока), которая окружает TN и CPN.В качестве альтернативы могут быть выполнены отдельные нервные блоки TN и CPN.
ТЕХНИКА
Кожа дезинфицируется, и датчик устанавливается для идентификации седалищного нерва. Если нерв не виден сразу, наклон датчика к ступням может помочь улучшить контраст и вывести нерв «из фона». Сдвинув датчик немного проксимально или дистально, можно улучшить качество изображения и улучшить визуализацию.
Рекомендуется выполнять блокаду нерва на уровне, на котором TN и CPN начинают расходиться, но все еще находятся в оболочке общего седалищного нерва (Влока).Для латерального доступа делается кожный волдырь на боковой стороне бедра на 2–3 см выше бокового края датчика, и игла вводится в плоскости в горизонтальной ориентации от боковой стороны бедра и продвигается по направлению к седалищный нерв (Фигуры , 7, и , 8, ).
При заднем доступе игла вводится в плоскости от латерального к медиальному (, рисунок 9, ) или вне плоскости (, рисунок 10, ). Если используется стимуляция нерва (0,5 мА, 0,1 мс), контакт кончика иглы с любой ветвью нерва обычно связан с двигательной реакцией голени или стопы.Как только кончик иглы помещается в общую оболочку седалищного нерва, вводится 1-2 мл местного анестетика для подтверждения правильного места инъекции. Такая инъекция должна привести к распределению местного анестетика внутри интродьюсера и разделению TN и CPN внутри интродьюсера Влока (, рис. 11, ).
РИСУНОК 9. Смоделированный путь иглы и размещение кончика иглы для блокирования седалищного нерва (TN и CPN) через задний доступ в плоскости от латерального к медиальному.ПА, подколенная артерия. РИСУНОК 10. Смоделированный путь иглы и правильное расположение кончика иглы для блокирования седалищного нерва (TN и CPN) через задний доступ вне плоскости. ПА, подколенная артерия. РИСУНОК 11. Моделирование траектории иглы, положения кончика иглы и распространения местного анестетика (заштрихованная область) для блокады седалищного нерва (TN и CPN) через задний доступ вне плоскости. ПА, подколенная артерия.Если инъекция местного анестетика не приводит к распространению внутри оболочки седалищного нерва и вокруг компонентов седалищного нерва, могут потребоваться дополнительные перемещения иглы и инъекции.Правильная инъекция распознается, когда местный анестетик распространяется проксимально и дистально к месту инъекции вокруг обоих отделов нерва, что можно документально подтвердить, наблюдая за распространением местного анестетика в оболочке Влока проксимальнее места инъекции. Обычно достаточно однократной инъекции местного анестетика.
Дополнительное видео, связанное с этой блокадой нерва, можно найти в видео о блокаде подколенного седалищного нерва под ультразвуковым контролем
СОВЕТЫ
- Для улучшения визуализации иглы место прокола кожи на 2–3 см латеральнее датчика уменьшит угол между иглой и отпечатком датчика (см. Рисунок 6 ).
- Наличие двигательной реакции на стимуляцию нерва полезно, но не обязательно, если хорошо визуализируются нерв, игла и распространение местного анестетика.
- Никогда не вводите при высоком сопротивлении, поскольку это может сигнализировать о внутринейральной инъекции (давление впрыска должно быть <15 фунтов на квадратный дюйм).
- При заднем доступе к блокаде подколенного нерва может использоваться методика в плоскости (латеральная или медиальная) или вне плоскости (, рисунки 9, –, 12, ).Хотя обычно используется боковой доступ в плоскости, преимущество подхода вне плоскости состоит в том, что путь иглы проходит через кожу и жировую ткань, а не через мышцы, и, следовательно, менее болезненен.
БЛОК ПОПЛИТЕАЛЬНОГО СЕДОМЛЕННОГО НЕРВА НЕПРЕРЫВНОГО УЛЬТРАЗВУКОВОГО НАПРАВЛЕНИЯ
Целью непрерывной блокады подколенного седалищного нерва является размещение катетера внутри оболочки седалищного нерва в подколенной ямке (, рис. 13, ). Катетер вводят на 4–5 см за кончик иглы, и его правильное размещение подтверждается наблюдением за инъекцией LA в оболочку седалищного нерва. Катетер прикрепляется либо лентой к коже, либо туннелированием.
Боковой доступ может иметь некоторое преимущество перед доступом лежа в отношении размещения катетера.Во-первых, двуглавая мышца бедра, как правило, стабилизирует катетер и снижает вероятность смещения по сравнению с подкожной тканью подколенной ямки при доступе на животе. Во-вторых, если нужно согнуть и разогнуть колено, сторона бедра будет менее подвижной, чем задняя часть колена. Наконец, доступ к месту катетера при боковом доступе более удобен, чем при доступе лежа. Обычным начальным режимом инфузии является 0,2% ропивакаин со скоростью 5 мл / ч с вводимым пациентом болюсом 5 мл каждые 60 минут.
Для получения дополнительной информации перейдите по ссылке «Непрерывные блокады периферических нервов».
ССЫЛКИ
- Sala-Blanch X, López A, Prats-Galino A: Оболочка седалищного нерва Влока: дань уважения провидцу. Рег Анест Пейн Мед 2015; 40: 174.
- Прасад Н.К., Чапек С., де Руйтер Г.К., Амрами К.К., Спиннер Р.Дж.: Подпараневральный отсек: новая концепция в клинико-анатомической классификации поражений периферических нервов. Clin Anat 2015; 28: 925–930.
- Tiyaprasertkul W, Bernucci F, González AP, et al: рандомизированное сравнение субпараневральной и тройной инъекции блокады седалищного нерва. Reg Anesth Pain Med 2015; 40: 315–320.
- Choquet O, Noble GB, Abbal B, Morau D, Bringuier S, Capdevila X: Сравнение субпараневральной и периферической экстраневральной инъекции на уровне бифуркации при блокаде подколенного седалищного нерва под ультразвуковым контролем: проспективное, рандомизированное, двойное слепое исследование. Reg Anesth Pain Med 2014; 39: 306–311.
- Sala-Blanch X, Reina MA, Ribalta T, Prats-Galino A: Структура и номенклатура седалищного нерва: от эпиневрия до параневриума: это новая парадигма? Reg Anesth Pain Med 2013; 38: 463–465.
- Кармакар М.К., Шариат А.Н., Пангтипампай П., Чен Дж .: Ультразвуковая визуализация высокого разрешения определяет параневральную оболочку и фасциальные компартменты, окружающие седалищный нерв в подколенной ямке. Reg Anesth Pain Med 2013; 38: 447–451.
- Lopez AM, Sala-Blanch X, Castillo R, Hadzic A: Инъекция под ультразвуковым контролем в общую оболочку седалищного нерва на уровне отдела имеет более высокий процент успеха, чем инъекция вне оболочки.Rev Esp Anestesiol Reanim 2014; 61: 304–310.
- Perlas A, Wong P, Abdallah F, Hazrati LN, Tse C, Chan V: под контролем УЗИ
- Блокада подколенного нерва через общую параневральную оболочку по сравнению с традиционной инъекцией: проспективное рандомизированное двойное слепое исследование. Reg Anesth Pain Med 2013; 38: 218–225.
- IP V, Tsui B: Инъекция через параневральную оболочку, а не через периферическое распространение, способствует безопасной и эффективной блокаде седалищного нерва.Рег Анест Пейн Мед 2013; 38: 373.
- Эндерсби Р., Альбрехт Э, Перлас А., Чан В. Семантика, неправильное употребление или неопределенность: где эпиневрий на УЗИ? Рег Анест Пейн Мед 2012; 37: 360–361.
- Tran DQ, Dugani S, Pham K, Al-Shaafi A, Finlayson RJ: рандомизированное сравнение субэпневральной и традиционной блокады подколенного седалищного нерва под ультразвуковым контролем. Reg Anesth Pain Med 2011; 36: 548–552.
- Sala-Blanch X, López AM, Pomés J, Valls-Sole J, García AI, Hadzic A: Нет клинических или электрофизиологических доказательств повреждения нерва после внутриневральной инъекции во время блокады седалищного подколенного нерва.Анестезиология 2011; 115: 589–595.
- Morau D, Levy F, Bringuier S, et al: Оценка параметров распространения местного анестетика, необходимых для быстрой хирургической блокады подколенного седалищного нерва, под контролем УЗИ. Reg Anesth Pain Med 2010; 35: 559–564.
- Влока Дж. Д., Хадзич А., Лессер Дж. Б. и др.: Общая эпиневральная оболочка нервов в подколенной ямке и ее возможные последствия для блокады седалищного нерва. Анест Аналг 1997; 84: 387–390.
- Choquet O, Capdevila X: блокада нервов под контролем УЗИ: необходимо определить реальное положение иглы.Анест Аналг 2012; 114: 929–930.
- Sinha SK, Abrams JH, Arumugam S, et al: Блокада бедренного нерва с избирательной блокадой большеберцового нерва обеспечивает эффективное обезболивание без провисания стопы после тотального эндопротезирования коленного сустава: проспективное, рандомизированное, слепое исследование. Анест Аналг 2012; 115: 202–206.
- Ting PH, Antonakakis JG, Scalzo DC: блокада общего малоберцового нерва под контролем УЗИ на уровне головки малоберцовой кости. Дж. Клин Анест 2012; 24: 145–147.
- Aguirre J, Perinola L, Borgeat A: Ультразвуковая оценка параметров распространения местного анестетика, необходимых для быстрой хирургической блокады подколенного седалищного нерва.Reg Anesth Pain Med 2011; 36: 308–309.
- Aguirre J, Ruland P, Ekatodramis G, Borgeat A: Ультразвук в сравнении с нейростимуляцией при блокаде подколенного нерва: еще одна тщетная попытка показать несуществующие клинически значимые различия. Anaesth Intensive Care 2009; 37: 665–666.
- Aguirre J, Valentin Neudorfer C, Ekatodramis G, Borgeat A: Ультразвуковое руководство при блокаде седалищного нерва в подколенной ямке следует сравнивать с наилучшей двигательной реакцией и наименьшим током, клинически используемым в технике нейростимуляции.Reg Anesth Pain Med 2009; 34: 182–183.
- Андерсон Дж. Г., Бохай Д. Р., Маскилл Дж. Д. и др.: Осложнения после блокады подколенного нерва при хирургии стопы и голеностопного сустава. Foot Ankle Int 2015; 36: 1138–1143.
- Barbosa FT, Barbosa TR, da Cunha RM, Rodrigues AK, Ramos FW, de Sousa-Rodrigues CF: Anatômicas para o bloqueio anestésico do nervo isquiático no nível do joelho. [Анатомическая основа блокады седалищного нерва на уровне колена.] Braz J Anesthesiol 2015; 65: 177–179.
- Barrington MJ, Lai SL, Briggs CA, Ivanusic JJ, Gledhill SR: Блокада седалищного нерва средней части бедра под ультразвуковым контролем – клиническое и анатомическое исследование. Reg Anesth Pain Med 2008; 33: 369–376.
- Бендтсен Т.Ф., Нильсен Т.Д., Роде К.В., Кибак К., Линде Ф .: Ультразвуковой контроль улучшает длительную блокаду подколенного седалищного нерва по сравнению со стимуляцией нерва. Reg Anesth Pain Med 2011; 36: 181–184.
- Берч, доктор медицины, Мэтьюз, Дж. Л., Голицын С. В.: Позиционирование пациента и иглы во время блокады подколенного нерва.Рег Анест Пейн Мед 2013; 38: 253.
- Børglum J, Johansen K, Christensen MD, et al: Блок двойных инъекций с однократным проникновением с ультразвуковым контролем для операций на ногах и стопах: проспективное рандомизированное двойное слепое исследование. Reg Anesth Pain Med 2014; 39: 18–25.
- Bruhn J, van Geffen GJ, Gielen MJ, Scheffer GJ: Визуализация хода седалищного нерва у взрослых добровольцев с помощью ультразвукового исследования. Acta Anaesthesiol Scand 2008; 52: 1298–1302.
- Брулл Р., Макфарлейн А.Дж., Паррингтон С.Дж., Кошкин А., Чан В.В.: Является ли периферическая инъекция преимуществом для блокады подколенного седалищного нерва под контролем УЗИ? Доказательство концепции.Reg Anesth Pain Med 2011; 36: 266–270.
- Покупает MJ, Arndt CD, Vagh F, Hoard A, Gerstein N: блокада седалищного нерва под контролем УЗИ в подколенной ямке с использованием латерального доступа: время начала, сравнивающее отдельные инъекции большеберцового и общего малоберцового нерва по сравнению с инъекцией проксимальнее бифуркации. Анест Аналг 2010; 110: 635–637.
- Катальдо Р., Карассити М., Коста Ф. и др.: Начало с УЗИ снижает время выполнения блокады подколенного нерва в неопытных руках: проспективное рандомизированное исследование.BMC Anesthesiol 2012; 12:33.
- Чин К.Дж., Перлас А., Брюлл Р., Чан В.В.: Ультразвуковое сопровождение полезно при блокаде подколенного нерва. Анест Аналг 2008; 107: 2094-2095.
- Clendenen SR, Robards CB, Greengrass RA: установка подколенного катетера с использованием ультразвуковой системы управления иглой. Местный Регламент 2010; 3: 45–48.
- Clendenen SR, York JE, Wang RD, Greengrass RA: Трехмерное ультразвуковое размещение подколенного катетера, показывающее аберрантную анатомию: последствия для отказа нервного блока.Acta Anaesthesiol Scand 2008; 52: 1429–1431.
- Compere V, Cornet C, Fourdrinier V, et al: Абсцесс бедра как осложнение длительной блокады подколенного седалищного нерва. Бр. Дж. Анаэст 2005; 95: 255–256.
- Creech C, Meyr AJ: Методы регионарной анестезии подколенного нерва. Хирургия голеностопного сустава стопы 2013; 52: 681–685.
- Данелли Г., Фанелли А., Гизи Д. и др.: Ультразвук против метода множественной инъекции стимуляции нерва для задней подколенной блокады седалищного нерва.Анестезия 2009; 64: 638–642.
- Dufour E, Quennesson P, Van Robais AL, et al: Руководство по комбинированному ультразвуку и нейростимуляции при блокаде подколенного седалищного нерва: проспективное рандомизированное сравнение с одной только нейростимуляцией. Anesth Analg 2008; 106: 1553–1558.
- Eisenberg JA, Calligaro KD, Kolakowski S, et al: Стоит ли баллонная ангиопластика перианастомотических стенозов неудачных шунтов периферических артерий? Эндоваскулярная хирургия сосудов, 2009; 43: 346–351.
- Eurin M, Beloeil H, Zetlaoui PJ: Медиальный доступ для непрерывной блокады седалищного нерва в подколенной ямке [на французском языке]. Кан Дж. Анаэст 2006; 53: 1165–1166.
- Gallardo J, Lagos L, Bastias C, Henríquez H, Carcuro G, Paleo M: Непрерывная блокада подколенного нерва для послеоперационной анальгезии при тотальном артропластике голеностопного сустава. Foot Ankle Int 2012; 33: 208–212.
- Гартке К., Портнер О., Тальяард М.: Невропатические симптомы после продолжительной блокады подколенного нерва после операции на стопе и голеностопном суставе.Foot Ankle Int 2012; 33: 267–274.
- Germain G, Lévesque S, Dion N, et al: Краткие отчеты: сравнение инъекции в головной или каудальной области с отделом седалищного нерва для блокады подколенного нерва под ультразвуковым контролем: проспективное рандомизированное исследование. Анест Аналг 2012; 114: 233–235.
- Gray AT, Huczko EL, Schafhalter-Zoppoth I. Боковая блокада подколенного нерва с ультразвуковым контролем. Reg Anesth Pain Med 2004; 29: 507–509.
- Гуцев Г., Карандикар К., Чарльтон Т.: Непрерывная анестезия блокады периферических нервов средней части голени при хирургии вальгусной деформации большого пальца стопы: клинический случай.Foot Ankle Int 2014; 35: 175–177.
- Гуркан Ю., Сарисой Х.Т., Чаглаян С., Солак М., Токер К. Положение «четверки» улучшает видимость седалищного нерва в подколенной ямке. Агри 2009; 21: 149–154.
- Харви С., Кори Дж., Таунли К.: Модификация метода одинарного проникновения и двойной инъекции для комбинированной блокады седалищного и подкожного нервов. Рег Анест Пейн Мед 2014; 39: 561.
- Hegewald K, McCann K, Elizaga A, Hutchinson BL: Блокада подколенного нерва при хирургии стопы и голеностопного сустава: степень успеха и способствующие факторы.J Foot Ankle Surg 2014; 53: 176–178.
- Huntoon MA, Huntoon EA, Obray JB, Lamer TJ: Возможность чрескожного размещения электродов для стимуляции периферических нервов под ультразвуковым контролем на модели трупа: часть первая, нижняя конечность. Reg Anesth Pain Med 2008; 33: 551–557.
- Ильфельд Б.М., Сандху Н.С., Лоланд В.Дж. и др.: Обычная компрессия малоберцового нерва подколенной венозной аневризмой. Am J Phys Med Rehabil 2009; 88: 947–950.
- Jeong JS, Shim JC, Jeong MA, Lee BC, Sung IH: минимальный эффективный объем анестетика 0.5% ропивакаин для блокады подколенного седалищного нерва под контролем УЗИ у пациентов, перенесших операцию на стопе и голеностопном суставе: определение ED50 и ED95. Anaesth Intensive Care 2015; 43: 92–97.
- Karmakar M, Li X, Li J, Sala-Blanch X, Hadzic A, Gin T: трехмерное / четырехмерное объемное ультразвуковое изображение седалищного нерва. Reg Anesth Pain Med 2012; 37: 60–66.
- Хабири Б., Арбона Ф., Нортон Дж .: Положение «лежа на спине с прорезью» для блокады седалищного нерва боковой подколенной ямки под контролем УЗИ.Анест Аналг 2007; 105: 1519.
- Khabiri B, Hamilton C, Norton J, Arbona F: Задний доступ в положении лежа на спине под ультразвуковым контролем для блокады подколенного седалищного нерва. Дж. Клин Анест 2012; 24: 680.
- Koscielniak-Nielsen ZJ, Rasmussen H, Hesselbjerg L: Продольная ультразвуковая визуализация нервов и продвижение периневральных катетеров под прямым зрением: предварительный отчет о четырех случаях. Reg Anesth Pain Med 2008; 33: 477–482.
- Маалуф Д., Лю С.С., Мовахеди Р. и др.: Нервный стимулятор по сравнению с ультразвуковым контролем для размещения подколенных катетеров при хирургии стопы и голеностопного сустава.Дж. Клин Анест 2012; 24: 44–50.
- Mariano ER, Cheng GS, Choy LP, et al: Электростимуляция по сравнению с ультразвуковым контролем для введения подколенно-седалищного периневрального катетера: рандомизированное контролируемое исследование. Рег Анест Пейн Мед 2009; 34: 480–485.
- Мариано Э.Р., Лоланд В.Дж., Сандху Н.С. и др.: Сравнительная эффективность управляемых ультразвуком и стимулирующих подколенно-седалищных периневральных катетеров для послеоперационной анальгезии. Кан Дж Анаэст 2010; 10: 919–926.
- Minville V, Zetlaoui PJ, Fessenmeyer C, Benhamou D: Ультразвуковое руководство при затрудненном боковом введении подколенного катетера у пациента с заболеванием периферических сосудов.Рег Анест Пейн Мед 2004; 29: 368–370.
- Missair A, Weisman RS, Suarez MR, Yang R, Gebhard RE: Трехмерное ультразвуковое исследование распространения местного анестетика во время латеральной блокады подколенного нерва: какова идеальная конечная точка для положения кончика иглы? Reg Anesth Pain Med 2012; 37: 627–632.
- Morau D, Levy F, Bringuier S, et al: Оценка параметров распространения местного анестетика, необходимых для быстрой хирургической блокады подколенного седалищного нерва, под контролем УЗИ.Reg Anesth Pain Med 2010; 35: 559–564.
- Orebaugh SL, Bigeleisen PE, Kentor ML: Влияние ротации регионарной анестезии на ультразвуковую идентификацию анатомических структур резидентами-анестезиологами. Acta Anaesthesiol Scand 2009; 53: 364–368.
- Orebaugh SL, Williams BA, Vallejo M, Kentor ML: Неблагоприятные исходы, связанные с блокадой периферических нервов на основе стимуляторов с или без ультразвуковой визуализации. Reg Anesth Pain Med 2009; 34: 251–255.
- Perkins JM: Стандартная хирургия варикозного расширения вен. Флебология 2009; 24 (Приложение 1): 34–41.
- Perlas A, Brull R, Chan VW, McCartney CJ, Nuica A, Abbas S: Ультразвуковой контроль улучшает эффективность блокады седалищного нерва в подколенной ямке. Reg Anesth Pain Med 2008; 33: 259–265.
- Perlas A, Chan VW, Brull R: Несколько «правильных» подходов к блокаде нерва подколенной ямки под контролем нервных стимуляторов. Reg Anesth Pain Med 2009; 34: 624–625.
- Prakash, Bhardwaj AK, Devi MN, Sridevi NS, Rao PK, Singh G: Деление седалищного нерва: исследование трупов среди населения Индии и обзор литературы.Singapore Med J 2010; 51: 721–723.
- Prasad A, Perlas A, Ramlogan R, Brull R, Chan V: Блокада подколенного нерва под контролем УЗИ дистальнее бифуркации седалищного нерва сокращает время начала: проспективное рандомизированное двойное слепое исследование. Re Anesth Pain Med 2010; 35: 267–271.
- Reinoso-Barbero F, Saavedra B, Segura-Grau E, Llamas A: Анатомическое сравнение седалищных нервов у взрослых и новорожденных: клиническое значение для блокады нервов под ультразвуковым контролем. Журнал Анат 2014; 224: 108–112.
- Робардс С., Хаджич А., Сомасундарам Л. и др.: Внутрирубная инъекция с слаботочной стимуляцией во время блокады подколенного седалищного нерва. Анест Аналг 2009; 109: 673–677.
- Робардс С.Б., Портер С.Б., Логвинов И., Кленденен С.Р .: На успех катетеров подколенного седалищного нерва под контролем УЗИ не влияет стимуляция нерва. Ближний Восток J Anaesthesiol 2013; 22: 179–183.
- Sala-Blanch X, de Riva N, Carrera A, López AM, Prats A, Hadzic A: Блокада подколенного седалищного нерва под контролем УЗИ с одной инъекцией в седалищный отдел приводит к более быстрому началу блокады нерва, чем при классической методике стимуляции нервов .Анест Аналг 2012; 114: 1121–1127.
- Sala Blanch X, Lopez AM, Carazo J, et al: Внутрирубная инъекция во время блокады седалищного нерва под контролем нервного стимулятора в подколенной ямке. Br J Anaesth 2009; 102: 855–861.
- Schwartz AK, Lee DK: Введение периневриального катетера под ультразвуковым контролем (игла в плоскости): влияние расстояния между катетером и введением на послеоперационную анальгезию. Reg Anesth Pain Med 2011; 36: 261–265.
- Sinha A, Chan VW: УЗИ блокады подколенного седалищного нерва.Рег Анест Пейн Мед 2004; 29: 130–134.
- Сидеть М., Хиггс Дж.Б .: Неподколенный синовиальный разрыв. J Clin Rheumatol 2009; 15: 185–189.
- Sites BD, Gallagher J, Sparks M: Блокада подколенного нерва под контролем УЗИ демонстрирует атипичный моторный ответ на нервную стимуляцию у 2 пациентов с сахарным диабетом. Рег Анест Пейн Мед 2003; 28: 479–482.
- Сайты Б.Д., Галлахер Д.Д., Томек И., Чунг И., Бич М.Л.: Использование магнитно-резонансной томографии для оценки точности портативного ультразвукового аппарата при локализации седалищного нерва в подколенной ямке.Reg Anesth Pain Med 2004; 29: 413–416.
- Techasuk W, Bernucci F, Cupido T, et al: Минимальный эффективный объем комбинированного лидокаина и бупивакаина для обезболивающей субпараневральной блокады подколенного седалищного нерва. Reg Anesth Pain Med 2014; 39: 108–111.
- Tiyaprasertkul W, Bernucci F, González AP, et al: рандомизированное сравнение субпараневральной и тройной инъекции блокады седалищного нерва. Reg Anesth Pain Med 2015; 40: 315–320.
- Tran DQ, González AP, Bernucci F, Pham K, Finlayson RJ: рандомизированное сравнение бифуркационной и пре-бифуркационной субпараневральной блокады подколенного седалищного нерва.Anesth Analg 2013; 116: 1170–1175.
- Tsui BC, Finucane BT: Важность ультразвуковых ориентиров: метод «прослеживания» с использованием подколенных кровеносных сосудов для идентификации седалищного нерва. Reg Anesth Pain Med 2006; 31: 481–482.
- Tuveri M, Borsezio V, Argiolas R, Medas F, Tuveri A: Ультразвуковая анатомия вен подколенной ямки в зависимости от хода большеберцового нерва в нормальных и варикозных конечностях. Chir Ital 2009; 61: 171–177.
- van Geffen GJ, van den Broek E, Braak GJ, Giele JL, Gielen MJ, Scheffer GJ: проспективное рандомизированное контролируемое исследование дистальной блокады седалищного нерва в подколенной ямке под контролем ультразвука и под контролем нервной стимуляции.Anaesth Intensive Care 2009; 37: 32–37.
- Верелст П., ван Зундерт А: Блокада подколенного нерва под контролем УЗИ сокращает время начала по сравнению с пребифуркационной блокадой седалищного нерва. Reg Anesth Pain Med 2010; 35: 565–566.
Читать далее Блокировка седалищного нерва под контролем УЗИ
Передняя блокада седалищного нерва в оригинальном доступе под ультразвуковым контролем по длинной оси и в плоскости
Тимур Дж. П. Озельсель, доктор медицины; Вивиан Х.Ю. Ип, МБЧБ, МРХП, ФРКА; Ракеш Сондекоппам Виджаяшанкар, MBBS, MD; Бан Цуй, доктор медицины, магистр наук, FRCPC
Пациенту с ожирением и обширными сопутствующими заболеваниями, требующим ампутации выше колена, была назначена операция. Поскольку у него ранее была остановка сердца при введении общей анестезии, хирургическая бригада хотела выполнить процедуру полностью под регионарной анестезией, и пациент был направлен к нам. Он получил бедренную, запирательную и переднюю седалищную блокаду, и операция была успешно завершена без применения седативных средств.Жизненные параметры оставались неизменными на протяжении всей процедуры, и через несколько дней пациент был успешно выписан.
Поскольку ультразвук стал преобладающим методом локализации нерва в начале 2000-х годов, мы разработали методику надежной визуализации и блокирования седалищного нерва из переднего доступа.
Передний подход к блокаде седалищного нерва был впервые описан Беком в 1963 году. [ 1] Это был знаковый подход, предлагавший беспрецедентные преимущества сохранения пациентов в положении лежа на спине.В сочетании с блокадой бедренного нерва пациент может получить полную блокаду нижней конечности без необходимости репозиции. Однако даже после введения стимуляции нервов в 1970-х годах блокада переднего седалищного нерва оставалась уделом специалистов-энтузиастов.
Более поздние исследования изображений показали, что использование классических ориентиров часто приводило к контакту либо с малым вертелом, либо с самим диафизом бедренной кости. [ 2], [3] Дальнейшими осложнениями были непреднамеренные пункции крупных сосудов, особенно глубокой артерии бедра.Мейер, Челли и его коллеги изменили оригинальную технику, переместив точку введения иглы дальше дистальнее и предложили позиционирование (нога в нейтральном положении) и введение жемчужин (втыкаются двумя пальцами в мышечные борозды портняжной и прямой мышцы бедра). [2], [3]
Передний седалищный блок хорошо подходит для непрерывной блокады, поскольку толстая мышечная оболочка обеспечивает хорошую стабилизацию катетера, не мешая пациенту ходить на костылях. Еще одно преимущество заключается в том, что катетер не мешает наложению жгута бедра.Кроме того, нет необходимости перемещать ногу пациента в положении лежа на спине, в отличие от латерального доступа к блокаде седалищного нерва. Хотя данные 40 пациентов продемонстрировали, что латеральный доступ может иметь более быстрое начало блокирования заднего кожного нерва бедра, [ 4] фактическое клиническое значение остается спорным. Другое исследование показало, что передний доступ к блокаде седалищного нерва выполняется так же легко и успешно, как и задний подъягодичный доступ под ультразвуковым контролем. [5]
Основная причина, по которой блокада не является блокадой передней линии седалищного нерва, заключается в глубине нерва при переднем доступе. Чаще всего локализация нерва иглой происходит на расстоянии 7–15 см, как правило, у среднего пациента глубина около 10 см. Однако пользователи, знакомые с этой блокадой нерва, чаще всего будут использовать эту технику на регулярной основе из-за ее относительно легкого определения местоположения, четкой картины распространения местного анестетика под ультразвуковым контролем и преимущества в закреплении периневрального катетера.
Поскольку ультразвук стал преобладающим методом локализации нерва в начале 2000-х годов, мы разработали методику надежной визуализации и блокирования седалищного нерва из переднего доступа. Популярный подход, предложенный другими группами, по-видимому, заключается в сканировании бедра по горизонтали и создании короткой оси седалищного нерва. Однако в зависимости от пациента идентификация нерва может быть трудной клинически. Глубина целевой структуры и общая анатомия вокруг нерва часто затрудняют определенную идентификацию при просмотре по короткой оси.Мы предлагаем повернуть ультразвуковой преобразователь на 90 градусов, чтобы изображение седалищного нерва отображалось в виде длинной оси.
Анатомия
Наиболее важными ориентирами для идентификации седалищного нерва являются стержень и малый вертел бедренной кости, приводящие мышцы на вентральной части седалищного нерва и большая ягодичная мышца на дорсальной стороне нерва. В зависимости от того, насколько далеко расположен зонд, двуглавая мышца бедра заменяет большую ягодичную мышцу в качестве мышцы, лежащей над седалищным нервом, и, таким образом, является самой глубокой структурой на снимках.Кроме того, во время этого блока бедренные сосуды могут располагаться вдоль траектории иглы.
Рис. 1. Изображение поперечного сечения трупа, показывающее соответствующую анатомию при блокаде переднего седалищного нерва.
Создано с разрешения с использованием программного обеспечения Visible Human Visualization Software (Ecole Polytechnique Federale De, Лозанна, Швейцария).
Нервная анатомия. После выхода из большой седалищной вырезки седалищный нерв покрыт вентрально верхней и нижней гемилой и внутренней запирательной мышцей, а каудально – квадратной мышцей бедра.Основная мышца на дорсальной части – это большая ягодичная мышца. По мере того, как нерв проходит дальше дистальнее, он покрывается двуглавой мышцей бедра дорсально и дорсальной поверхностью большой приводящей мышцы вентрально (рис. 1).
Во время переднего доступа к блокаде седалищного нерва игла проходит между портняжной и прямой мышцами бедра, а также через подвздошно-поясничную, грудную, длинную приводящую мышцу, короткую и большую мышцу, прежде чем достигнет седалищного нерва. Вблизи траектории иглы находятся ветви бедренного нерва, передний и задний отделы запирательного нерва, глубокая артерия и вена бедра.Глубокая артерия бедра дает начало медиальной и латеральной огибающей бедренной кости ветвям, которые также могут находиться на траектории иглы. На рисунке 2 показаны различия в доступе иглы и структурах между задним подъязычным доступом к блокаде седалищного нерва и блокадой переднего седалищного нерва.
Рис. 2: Два классических подхода к проксимальной блокаде седалищного нерва (подъягодичный / подъягодичный доступ [слева] и передний, плоскостной доступ [справа]), а также структуры на траектории иглы.
AB, приводящая мышца короткая; AL, длинная приводящая мышца; AM, большая приводящая мышца; BF, двуглавая мышца бедра; Бедренная кость, бедренная кость; Gr, тонкая мышца; Ветчина, подколенные сухожилия; IL, подвздошно-поясничная; IP, прямая прошивка; IT, седалищный бугорок; Pec, pectineus; ООП, метод иглопробивания вне плоскости; Квадрицепс, квадрицепс; Сар, портняжник. Желтый круг – седалищный нерв; желтая линия – передний подход к седалищному нерву; черная линия, путь иглы для заднего подъягодичного доступа.
Методы и соноанатомия
Блокада седалищного нерва из переднего доступа под контролем ультразвука всегда должна выполняться в сочетании со стимуляцией нерва.Поместите пациента в положение лежа на спине с блокируемой ногой в нейтральном положении (чтобы исключить внешнее вращение). Это рекомендуется на основании исследования трупа, которое показало, что внутреннее вращение ноги облегчает введение иглы во время переднего доступа из-за вращения малого вертела кзади, [ 6] , и то же самое верно для нейтрального положения. Кроме того, магнитно-резонансные изображения показали, что в положении лежа на спине, на 4 см дистальнее малого вертела, седалищный нерв постоянно располагается медиальнее диафиза бедренной кости. [ 7] Следовательно, с точками вставки, расположенными дистальнее исходного ориентира Бека, малый вертел не будет препятствовать установке иглы [1] (Рисунок 3). Очистите бедро с помощью хлоргексидина от паховой складки до дистальной трети и полностью задрапируйте область, если вводите периневральный катетер. Изогнутый линейный зонд в диапазоне 2–5 мГц лучше всего подходит для глубокого проникновения в ткани.
Рис. 3. Поперечный разрез на уровне малого вертела и в области дистальнее малого вертела, демонстрирующий анатомию субвертельного доступа к передней блокаде седалищного нерва с ногой в нейтральном положении.
AB, приводящая мышца короткая; AL, длинная приводящая мышца; AM, большая приводящая мышца; BF, двуглавая мышца бедра; Бедренная кость, бедренная кость; Glut Max, большая ягодичная мышца; Gr, тонкая мышца; Ветчина, подколенные сухожилия; IL, подвздошно-поясничная; IT, седалищный бугорок; Pec, pectineus; QF, quadratus femoris; Квадрицепс, квадрицепс; RF, rectus femoris; Сар или сарт, портняжник; TFL, tensor fasiae latae. Желтый пунктирный круг – седалищный нерв; желтая пунктирная линия – передний подход к седалищному нерву; красный пунктирный круг, сосудистый комплекс.
Перед тем, как поместить ультразвуковой датчик на бедро пациента, пальпируйте межмышечную борозду между портняжным воротником и прямой мышью бедра.Поместите ультразвуковой датчик продольно, перпендикулярно к поверхности ложа, примерно на 10 см дистальнее паховой складки, в эту канавку и надавите. Это расщепляет мышцы, а также помогает продвинуть глубокую артерию бедра дальше кнутри и отклониться от траектории иглы. Установите максимальную глубину ультразвукового аппарата, поместите руку под бедро пациента и надавите вверх, чтобы облегчить идентификацию структуры.
Уменьшите глубину еще раз в соответствии с ожидаемой глубиной целевой структуры (для большинства пациентов авторы предлагают начинать с глубины, установленной на 10 см).Первым соноанатомическим ориентиром будет стержень бедренной кости, который легко определить по темной костной тени, которую он отбрасывает. Переместите зонд медиально, не теряя перпендикулярного угла. Это важно в основном для продвижения иглы в плоскости, потому что даже малейший угол наклона затрудняет сохранение визуализации иглы в более глубоких структурах. Седалищный нерв представляет собой длинную, толстую, похожую на кабель структуру, заключенную между двумя большими мышцами, а именно большой приводящей мышцей вверху и большой ягодичной мышцей или двуглавой мышцей бедра внизу (Рисунок 4).Цветной допплер обычно помогает идентифицировать любые сосуды, пересекающие траекторию движения иглы. Способность изменять направление иглоукалывания в плоскости (например, с головного на каудальное, с каудального на головное) полезна для избегания любых сосудов.
Рис. 4. Продольный ультразвуковой вид седалищного нерва в переднем доступе. Типичное распространение анестетика образует тонкую гипоэхогенную линию на верхней части нерва.
Первая стимуляция мышц часто происходит в волокнах бедренного нерва, сокращающихся от четырехглавой мышцы.Продвиньте иглу дальше и оцените сокращение большой приводящей мышцы на ультразвуковом изображении. При дальнейшем продвижении стимуляция большой приводящей мышцы прекращается, и подергивание стопы (тыльное или подошвенное сгибание) будет указывать на успешную локализацию иглы. Если стимулируется большая ягодичная мышца или двуглавая мышца бедра, игла слишком глубокая и ее необходимо отвести. Порог стимуляции будет другим, особенно у пациентов с ранее существовавшей нейропатией. Вставьте 6-дюймовую (150 мм) изолированную иглу для блокады нервов в плоскости при стимуляции нерва, изначально установленной на 2 мА.Порог стимуляции может варьироваться, особенно у пациентов с диабетом или с уже существующей нейропатией (видео 1). Иглу можно вводить каудально к головной или наоборот при доступе в плоскости. Для одиночной инъекции направление иглы обычно от каудаля к цефале при доступе в плоскости, что дает преимущество распространения местного анестетика на задний кожный нерв бедренной кости и особенно важно при боли при наложении жгута.
На этом этапе уменьшите ток стимуляции нерва до 0.5 мА. Если нервная стимуляция сохраняется, введите тестовый болюс 5% раствора декстрозы в воде, чтобы визуально определить правильное положение кончика иглы. Подобно блокам в плоскости фасции, убедитесь, что кончик иглы выходит за пределы большой приводящей мышцы. Продольный вид чрезвычайно важен для определения подходящего положения иглы, которое приведет к распространению инъекционного раствора в виде тонкой, гипоэхогенной, расширяющейся по горизонтали линии, которая открывает фасцию как в головном, так и в каудальном направлении, кпереди от седалищного нерва (видео 2). .Это также известно как расширение обзора.8
Распространение инъекционной жидкости также толкает мышцу вверх больше, чем нерв вниз. Эта особая схема распределения инъекционного раствора является очень мощным инструментом для определения правильного расположения иглы, особенно в контексте глубоких структур. Седалищный нерв находится в межмышечном канале, поэтому нет необходимости держать кончик иглы в непосредственной близости (стимуляция нерва до 0,2 мА). Стимуляция нервов – это направляющий инструмент, в основном для идентификации структуры, безопасности и подтверждения правильного расположения кончика иглы.
Доступ с периневральным катетером
Доступ по Сельдингеру с использованием иглы Туохи обычно оправдан, а не метод «катетер над иглой» из-за глубины седалищного нерва. Для введения при подходе от головы к хвосту катетер помещается дальше от жгута и операционного поля. Поместив кончик иглы Туохи над седалищным нервом, введите 5% раствор декстрозы со стимуляцией нерва, чтобы подтвердить правильное положение, прежде чем вводить катетер на место, в идеале на 3 см от конца иглы.Вводите местный анестетик либо чисто непрерывно со скоростью 6–10 мл / час, либо непрерывно с периодическим болюсным введением. В нашем учреждении мы проводим инфузию со скоростью 1 мл / час, чтобы сохранить проходимость катетера, а затем вводим болюс из 15 мл 0,2% ропивакаина каждые 2 часа.
Соображения безопасности и клинические преимущества
- Идентификация бедренной кости по длинной оси является ключом к идентификации прилегающей мускулатуры и нерва. Убедитесь, что бедренная кость, особенно ее медиальная часть, находится на длинной оси.
- Это глубокая блокада, поэтому она может не подходить в контексте нарушения коагуляции.
- Продвижение иглы без идентификации седалищного нерва (подтверждение ультразвуком или физиологическим раствором) или визуализации кончика иглы может привести к внутриневральной инъекции и неврологическому повреждению. [9]
- Всегда используйте стимуляцию нерва не только для определения его локализации, но и для идентификации ветвей бедренного или запирательного нерва во время введения иглы.
- Использование сосудистого маркера (5% декстрозы в воде с 1: 200 000 адреналина) может помочь в гидродиссекции и идентификации внутрисосудистой инъекции.
- Удержание ноги в нейтральном положении, размещение зонда и иглы в межмышечной канавке, использование нервной стимуляции и продвижение иглы прямо перпендикулярно поверхности обеспечивает максимальную безопасность.
Заключение
Передняя блокада седалищного нерва – это блокада продвинутого уровня. Однако после изучения он может быстро стать предпочтительным седалищным блоком для многих операций на нижних конечностях из-за его практического удобства.
Каталожные номера
- Beck GP.Передний доступ к блокаде седалищного нерва. Анестезиология. 1963; 24: 222–224. https://doi.org/10.1097/00000542-196303000-00011
- Feigl G, Hillmann, R. Часть III – нижняя конечность: 11 проксимальных блокад седалищного нерва. 11.2 передняя проксимальная блокада седалищного нерва (лежа на спине пациента). В: Мейер Г., Бюттнер, Дж. Атлас периферической региональной анестезии. Нью-Йорк, Нью-Йорк: Тим; 2013. https://doi.org/10.1055/b-0034-60805
- Chelly JE, Delaunay L. Новый передний доступ к блокаде седалищного нерва.Анестезиология. 1999. 91 (6): 1655–1660. https://doi.org/10.1097/00000542-199
- 0-00017
- Йошида Т., Накамото Т., Хашимото С. и др. Боковой доступ под контролем УЗИ для проксимальной блокады седалищного нерва: рандомизированное сравнение с передним доступом и трупное обследование. Reg Anesth Pain Med. 2018; 43 (7): 712–719. https://doi.org/10.1097/AAP.0000000000000835
- Ота Дж., Сакура С., Хара К. и др. Передний доступ к блокаде седалищного нерва под контролем УЗИ: сравнение с задним доступом.Anesth Analg. 2009. 108 (2): 660–665. https://doi.org/10.1213/ane.0b013e31818fc252
- Vloka JD, Hadzic A, April E, et al. Передний доступ к блокаде седалищного нерва: эффекты вращения ног. Anesth Analg. 2001. 92 (2): 460–462. https://doi.org/10.1097/00000539-200102000-00034
- Ericksen ML, Swenson JD, Pace NL. Анатомическое отношение седалищного нерва к малому вертлугу: последствия для передней блокады седалищного нерва. Anesth Analg. 2002. 95 (4): 1071–1074. https: // doi.org / 10.1097 / 00000539-200210000-00052
- Tsui BC, Ozelsel TJ. Блокада переднего седалищного нерва под контролем УЗИ с использованием продольного доступа: «расширение обзора». Reg Anesth Pain Med. 2008. 33 (3): 275–276. https://doi.org/10.1016/j.rapm.2007.11.008
- Шах С., Хаджич А., Влока Дж. Д. и др. Неврологическое осложнение после блокады переднего седалищного нерва. Anesth Analg. 2005. 100 (5): 1515–1517. https://doi.org/10.1213/01.ANE.0000150613.23987.92
Блокада седалищного нерва – StatPearls
Непрерывное обучение
Седалищный нерв обеспечивает большую часть моторных и сенсорных функций нижней конечности .К регионарной анестезиологической блокаде седалищного нерва можно подойти из разных мест, и ультразвуковое наблюдение стало стандартом практики. В этом упражнении рассматривается анатомия седалищного нерва и описываются показания, противопоказания и методы выполнения блокады седалищного нерва. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами, перенесшими блокаду седалищного нерва.
Объективы:
Объяснить анатомию седалищного нерва.
Опишите оборудование, необходимое для блокады седалищного нерва.
Обрисуйте показания к блокаде седалищного нерва.
Объясните стратегии межпрофессиональной команды для улучшения координации, оказания помощи и результатов для пациентов, перенесших блокаду седалищного нерва.
Введение
Седалищный нерв – это рабочая лошадка нижней конечности, обеспечивающая большую часть моторных и сенсорных функций нижней конечности.Он обеспечивает двигательную функцию задней части бедра и всех мышц ниже колена. Сенсорная функция обеспечивается задней частью бедра, задним коленным суставом и всем, что ниже колена, за исключением узкой полосы на медиальной части голени. Эта область снабжается подкожным нервом, который происходит от поясничного сплетения. [1] [2] [3]
Анатомия и физиология
Крестцовое сплетение берет начало от нервных корешков L4-S3 и располагается сбоку от крестца. Он дает начало пяти дистальным нервам: седалищному нерву, заднему бедренному нерву, верхнему ягодичному нерву, нижнему ягодичному нерву и половому нерву.Самый крупный из них – седалищный нерв, который проходит под ягодичными мышцами, а затем вниз по задней части ноги.
Сразу над подколенной складкой седалищный нерв разделяется на большеберцовый и общий малоберцовый нервы. Эти два нерва иннервируют почти всю голень. Хотя это не совсем точно, полезно рассматривать большеберцовый нерв как питающий заднюю часть голени и подошвенную поверхность стопы, в то время как общий малоберцовый нерв питает переднюю часть голени и дорсальную поверхность стопы.Общий малоберцовый нерв заканчивается глубоким и поверхностным малоберцовые нервы стопы. Точно так же большеберцовый нерв становится икроножным и задним большеберцовыми нервами.
Регионарная анестезиологическая блокада седалищного нерва возможна в нескольких анатомических точках. От проксимального до дистального отдела – это крестцовое сплетение, классический трансглютеальный доступ, подъягодичный доступ, передний доступ и подколенный доступ. Как и в случае с большинством других методов регионарной анестезии, ультразвуковая визуализация стала стандартом практики.[4] [5] [6] [7]
Доступ к крестцовому сплетению достигается путем проведения линии между задней верхней подвздошной остью (PSIS) и седалищным бугром на анестезируемой стороне, когда пациент находится в положении лежа. или боковое положение. Крестцовое сплетение обычно располагается примерно на 8 см дистальнее PSIS вдоль этой линии, хотя индивидуальные вариации существуют от 6 до 12 см. В то время как блокада крестцового сплетения редко используется в обычной клинической практике, ультразвуковые подходы хорошо описаны.Следует отметить, что крестцовое сплетение является единственным периферическим расположением крестцового нерва, которое достаточно проксимально, чтобы обеспечить анестезию при хирургическом вмешательстве на бедре в сочетании с блокадой поясничного сплетения. Сенсорные суставные ветви к бедру отходят от верхнего ягодичного нерва, отходящего от крестцового сплетения.
Трансъягодичный доступ (также известный как метод Лабата) был первоначально описанным и долгое время предпочтительным подходом к блокаде седалищного нерва из-за его относительно стабильного анатомического расположения.Когда пациент находится в положении Сима, определяется середина линии от большого вертела бедра до задней верхней подвздошной ости. Перпендикуляр к этой первой линии проводится от этой средней точки. Вторая линия проводится от большого вертела до крестцового отверстия. Место, где перпендикуляр к первой линии пересекает вторую линию, становится местом размещения иглы. Внедрение ультразвука в практику регионарной анестезии относительно последовательное, но привело к отходу от классической блокады седалищного нерва в пользу подъягодичного, переднего и подколенного доступов.
Подъязычный подход к блокаде седалищного нерва стал доминирующим подходом к блокаде седалищного нерва для процедур, требующих полной анестезии колена или дистальной части верхней части ноги (например, наложения жгута). Визуализируя с помощью ультразвука по линии между большим вертелом и седалищным буграом, седалищный нерв расположен в подъягодичной фасциальной плоскости над квадратной мышцей бедра. Хотя этот подход обычно выполняется в положении на боку, описан также вариант лежа на спине с согнутым бедром.
Передний седалищный доступ осуществляется на уровне малого вертела и имеет то преимущество, что он выполняется в положении лежа на спине. Это особенно полезно, когда пациента нельзя расположить сбоку. Бедро повернуто наружу, а колено согнуто. Ультразвуковая визуализация используется для обнаружения малого вертела бедренной кости. Затем седалищный нерв располагается медиальнее и глубже этого костного ориентира. Результаты анестезии аналогичны подъягодичному доступу.
Подколенный доступ является наиболее дистальным местом блокады седалищного нерва.Седалищный нерв анестезируют непосредственно проксимальнее его отдела на большеберцовый нерв и более латеральный общий малоберцовый нерв, примерно на 6 см выше подколенной складки. Первоначально описываемый как основанный на знаковых принципах слепой метод, он стал основой анестезии и обезболивания коленных и голеностопных суставов с момента появления ультразвуковой визуализации. Подколенная артерия расположена в коленной складке, как и большеберцовый нерв, лежащий непосредственно кзади от нее. Большеберцовый нерв непрерывно визуализируется по мере того, как зонд медленно перемещается в проксимальном направлении, пока общий малоберцовый нерв не соединится с ним, образуя седалищный нерв.Блокада с использованием подколенного доступа может выполняться в положении лежа на спине или на боку. Важно отметить, что этот подход не избавит от боли при наложении жгута на бедро из-за расположения дистального блока.
Стоит отметить, что селективная блокада большеберцового или общего малоберцового нерва может выполняться в подколенной области. Избирательная блокада большеберцового нерва – один из широко используемых методов облегчения боли после тотального артропластики коленного сустава в задней части колена или голени.Он также сохраняет способность к тыльному сгибанию стопы, поскольку сохраняется общий малоберцовый нерв. Тыльное сгибание имеет решающее значение для послеоперационной ходьбы, так как оно предотвращает падение из-за волочения ноги, которая может зацепиться за пол при движении вперед.
Любой из вышеперечисленных подходов к седалищному нерву обеспечит удовлетворительную анестезию дистальных отделов голени и стопы (за исключением небольшой полоски сенсорной иннервации подкожного нерва, упомянутой ранее). Несколько факторов определяют выбор подхода.Место хирургической процедуры, наличие и расположение жгута, доступность блока и приемлемость послеоперационной двигательной слабости являются одними из наиболее важных, которые следует учитывать. [8] [9] [10]
Показания
Блокада седалищного нерва показана при необходимости обезболивания или анестезии нижних конечностей. Он может варьироваться от хирургических или нехирургических процедур до лечения острой или хронической боли. В зависимости от точного местоположения требуемого покрытия нижней конечности, блокаду седалищного нерва может потребоваться в сочетании с блокадой нервов, исходящих из поясничного сплетения, для достижения желаемого результата.
Противопоказания
Блокада седалищного нерва абсолютно противопоказана в двух ситуациях: в активной зоне инфекции, где произойдет пункция иглой, и при отказе грамотного пациента от процедуры. Другие противопоказания относительны и включают нарушение нормальных механизмов свертывания крови, системный сепсис или изолированную инфекцию, а также задокументированное неврологическое заболевание или дефицит. Перед проведением регионарной анестезии этим пациентам необходимо внимательно рассмотреть ожидаемую пользу от блокады, возможность возникновения осложнения и ожидаемую степень повреждения от такого осложнения.
Осложнения
Возможные осложнения, связанные с блокадой седалищного нерва, включают инфекцию в месте инъекции, кровотечение, повреждение нерва и токсичность местного анестетика. К счастью, все это редко, но простые меры предосторожности могут свести к минимуму эти случаи, если соблюдать их регулярно. Все нервные блокады следует выполнять в стерильных условиях, чтобы свести к минимуму вероятность инфицирования места инъекции. Прямая ультразвуковая визуализация иглы, нерва и любых близлежащих сосудистых структур сводит к минимуму вероятность повреждения нерва, токсичности местного анестетика и случайного прокола кровеносного сосуда.Рекомендуется частая отрицательная аспирация во время инъекции местного анестетика, даже если используется ультразвуковая визуализация.
Клиническая значимость
Седалищный нерв берет начало от крестцового сплетения (L4-S3) и обеспечивает большую часть моторной и сенсорной иннервации ноги. Длинный ход седалищного нерва, от седалищной вырезки в ягодичной области до подколенной ямки, позволяет использовать несколько возможных участков для анестезиологической блокады. Позиционирование является важным фактором при блокаде седалищного нерва, поскольку крестцовое сплетение и трансъягодичный доступ невозможны в положении лежа на спине.Единственный подход, который обычно использует положение лежа на спине, – это передний седалищный доступ, хотя и подколенный, и подъягодичный доступ также можно выполнять в положении лежа на спине. При выборе блокады седалищного нерва необходимо учитывать такие факторы, как наложение жгута, место операции, доступность и послеоперационные двигательные нарушения.
Улучшение результатов команды здравоохранения
Анестезиологи и специалисты по боли часто проводят блокады седалищного нерва.Однако медсестра должна быть посвящена наблюдению за пациентом во время процедуры. Также перед процедурой в комнате должно быть реанимационное оборудование.
Блокада седалищного нерва может быть связана с несколькими осложнениями, поэтому рекомендуется использовать ультразвуковое исследование.
Какова роль блокады седалищного нерва в лечении боли?
Селандер Д., Дунер К.Г., Лундборг Г. Повреждение периферического нерва из-за инъекционных игл, используемых для регионарной анестезии.Экспериментальное исследование острых последствий травмы острием иглы. Acta Anaesthesiol Scand . 1977. 21 (3): 182-8. [Медлайн].
Czervionke LF, Fenton DS. Основные техники манипуляции иглой. Червионке Л.Ф., Фентон Д.С., ред. Вмешательство на позвоночнике под визуальным контролем . Филадельфия: Сондерс: 2003. 1-8:
Mayo NA, Fadale PD. Роль инъекционных кортикостероидов в ортопедии. Ортоп . 2001. 24: 400-5.
Sitzman BT.Фармакология для специалистов по инъекциям позвоночника. Фентон Д.С., Червионке Л.Ф., ред. Операция на позвоночнике под визуализацией . Филадельфия: Сондерс; 2003. 287-92.
Шиммер БП, Паркер КЛ. Адренокортикальные стероиды. Hardman JG, Gilman AG, Limbird LE. Фармакологические основы терапии Гудмана и Гилмана . 9 изд. Нью-Йорк: Макгроу-Хилл; 1996. 1465-81.
Wiggins ME, Fadale PD, Barrach H, Ehrlich MG, Walsh WR. Лечебные свойства коллагеновой структуры I типа, обработанной кортикостероидами. Am J Sports Med . 1994 март-апрель. 22 (2): 279-88. [Медлайн].
Коэн И.К., Дигельманн Р.Ф., Джонсон М.Л. Влияние кортикостероидов на синтез коллагена. Хирургия . 1977 июл.15-20: 82 (1). [Медлайн].
Богдук Н. Осложнения, связанные с трансфораминальными инъекциями. Нил Дж. М., Ратмелл Дж. П. Осложнения регионарной анестезии и обезболивания . Филадельфия, Пенсильвания: Сондерс; 2007. 259-265.
Драйер SJ.Обычно применяемые лекарства при обезболивающих. Леннард Дж. А., изд. Обезболивающие в клинической практике . Филадельфия, Пенсильвания: Hanley & Belfus; 2000. 1-9.
Бензон HT. Рентгеноскопия и радиационная безопасность, основы медицины боли и регионарной анестезии . Филадельфия: Эльзевьер Черчилль Ливингстон; 2005. 516-24.
Machikanti L, Бахит CE, Fellowes B :. Рентгеноскопия необходима с медицинской точки зрения для применения эпидуральных стероидов. Анестезия Анальг . 1999. 89: 1330-31.
Фишман С.М., Смит Х., Мелегер А, Зайберт Я. Радиационная безопасность в медицине боли. Reg Anesth Pain Med . 2002 май-июнь. 27 (3): 296-305. [Медлайн].
Бродман Л. Радиационная безопасность. Радж П.П., Абрам Б.М., Бензин Х.Т. Практическое лечение боли . 2. Сент-Луис: Мосби; 2000. 834-837.
Грубер Р.Д., Ботвин КП, Чунила СП. Радиационная безопасность для врача.Леонард Т.А., изд. Обезболивающие в клинической практике . 2-е изд. Хэнли и Белфаст; 2000. 25-32.
[Рекомендации] Boswell MV, Trescott AM, Datta S, Schultz DM, et al. Интервенционные методы: научно обоснованные практические рекомендации по лечению хронической боли в спине. Врач по обезболиванию . 2007. 10 (1): 7-111. [Медлайн].
Manchikanti L, Staats PS, Singh V, Schultz DM, Vilims BD, Jasper JF и др. Основанные на фактах практические рекомендации по интервенционным методам лечения хронической боли в спине. Врач по обезболиванию . 2003 6 января (1): 3-81. [Медлайн].
Ghai B, Vadaje KS, Wig J, Dhillon MS. Латеральная парасагиттальная инъекция по сравнению с средней межслойной поясничной эпидуральной инъекцией стероидов для лечения боли в пояснице с пояснично-крестцовой корешковой болью: двойное слепое рандомизированное исследование. Анест Аналг . 30 апреля 2013 г. [Medline].
Пинто Р.З., Махер К.Г., Феррейра М.Л., Хэнкок М., Оливейра В.К., Маклахлан А.Дж. и др. Эпидуральные инъекции кортикостероидов в лечении ишиаса: систематический обзор и метаанализ. Энн Интерн Мед. . 2012, 18 декабря. 157 (12): 865-77. [Медлайн].
Вальдман С.Д. Атлас интервенционного обезболивания . Филадельфия, Пенсильвания: Эльзевьер; 2004.
Loeser JD, Butler SH, Chapman RC, Turk DC, ред. Bonica’s Management of Pain . Филадельфия, Пенсильвания: Липпенкотт, Уильямс и Уилкинс; 2001.
Manchikanti L, Singh V, ред. Методы вмешательства при хронической боли в спине .Падука, Кентукки: Издательство ASSIP; 2007.
Castagnera L, Maurette P, Pointillart V и др. Отдаленные результаты цервикальной эпидуральной инъекции стероидов с морфином и без него при хронической шейной корешковой боли. Боль . 1994 августа 58 (2): 239-43. [Медлайн].
Став А., Овадия Л., Стернберг А., Каадан М., Векслер Н. Эпидуральная инъекция стероидов в шейку матки при цервикобрахиалгии. Acta Anaesthesiol Scand . 1993, 37 августа (6): 562-6.[Медлайн].
Fenton S, Czervionke, eds. Вмешательство на позвоночнике под визуальным контролем . Филадельфия, Пенсильвания: Эльзевьер; 2003.
Поселенец ЧП. Терапевтическое использование ботулотоксинов: предыстория и история. Клин Дж. Боль . 2002. 18: S19-24.
Evans DM, Williams RS, Shone CC и др. Ботулинический нейротоксин типа B. Его очистка, радиойодирование и взаимодействие с синаптосомными мембранами головного мозга крысы. евро J Biochem . 1986 15 января. 154 (2): 409-16. [Медлайн].
Simpson LL. Кинетические исследования взаимодействия между ботулотоксином типа А и холинергическим нервно-мышечным соединением. Дж. Pharmacol Exp Ther . 1980, январь, 212 (1): 16-21. [Медлайн].
Tsui JK. Ботулинический токсин как лечебное средство. Pharmacol Ther . 1996. 72: 13-24.
Лев МФ. Обзор одобренных FDA видов использования ботулотоксинов, включая данные, свидетельствующие об их эффективности в уменьшении боли. Клин Дж. Боль . 2002 ноябрь-декабрь. 18 (6 доп.): S142-6. [Медлайн].
Jurasinski CV, Lieth E, Dang Do AN, Schengrund CL. Корреляция расщепления SNAP-25 с мышечной функцией в модели паралича, вызванного ботулиническим нейротоксином типа А на крысах. Токсикон . 2001 сентябрь 39 (9): 1309-15. [Медлайн].
Менье Ф.А., Скьяво Г., Мольго Дж. Ботулинические нейротоксины: от паралича до восстановления функциональной нервно-мышечной передачи. J Physiol Paris .2002 Янв-март. 96 (1-2): 105-13. [Медлайн].
Simpson LL. Определение характеристик, лежащих в основе активности ботулинического токсина: значение для разработки новых лекарств. Биохимия . 2000 сен-окт. 82 (9-10): 943-53. [Медлайн].
Гайер Б.М. Механизм действия ботулинического токсина при хронической боли. Curr Rev Pain . 1999. 3 (6): 427-431. [Медлайн].
Халлет М. Как действует ботулотоксин ?. Энн Нейрол . 2000. 48: 7-8.
Гобель Х., Хайнце А., Хайнце-Кун К., Аустерманн К. Ботулинический токсин А в лечении синдромов головной боли и перикраниальных болевых синдромов. Боль . 2001 апр. 91 (3): 195-9. [Медлайн].
Borodic GE, Acquadro M, Johnson EA. Терапия ботулиническим токсином при болевых и воспалительных заболеваниях: механизмы и терапевтические эффекты. Заключение эксперта по расследованию наркотиков . 2001 10 августа (8): 1531-44.[Медлайн].
Аоки Кр. Доказательства антиноцицептивной активности ботулотоксина типа А при обезболивании. Головная боль . 2003 июл-авг. 43 Дополнение 1: S9-15. [Медлайн].
Cui ML, Khanijou S, Rubino J, et al. Ботулинический токсин А подавляет воспалительную боль на крысиной модели формалина. Soc Neurosci Abst . 2000. 26: 656:
Cui M, Li Z, You S. Механизмы антиноцицептивного эффекта подкожного БОТОКСА: ингибирование периферической и центральной ноцицептивной обработки. Arch Pharnacol . 2002. 365: 33:
Аоки Кр. Обзор предлагаемого механизма антиноцицептивного действия ботулинического токсина типа A. Neurotoxicology . 2005 26 октября (5): 785-93. [Медлайн].
Simons DG. Клинические и этиологические обновления миофасциальной боли от триггерных точек. Клинический обзор и патогенез синдрома фибромиалгии, миофасциальной боли . 1996. 93-122.
Чешир В.П., Абашян ЮЗ, Манн Дж. Д..Ботулинический токсин в лечении миофасциального болевого синдрома. Боль . 1994 Октябрь 59 (1): 65-9. [Медлайн].
Уиллер А.Х., Гулкасян П., Гретц СС. Рандомизированное двойное слепое проспективное пилотное исследование инъекции ботулинического токсина при рефрактерном, одностороннем, шейно-грудном, параспинальном, миофасциальном болевом синдроме. Позвоночник . 1998, 1 августа, 23 (15): 1662-6; обсуждение 1667. [Medline].
Уиллер AH. Ботулинический токсин А, дополнительная терапия при рефрактерных головных болях, связанных с напряжением перикраниальных мышц. Головная боль . 1998 июн. 38 (6): 468-71. [Медлайн].
Simons DG, Travell JG. Миофасциальная боль и дисфункция Трэвелла и Саймонса: руководство по триггерной точке . 2-е изд. Балтимор, Мэриленд: Уильямс и Уилкинс; 1999.
Lang A. Пилотное исследование ботулотоксина типа A (BOTOX), вводимого с использованием новой техники инъекций, для лечения миофасциальной боли. Am J Pain Manage . 2000. 10: 108-12.
Ферранте М., Беарн Л., Ротрок Р., Кинг Л.Ботулинический токсин типа А в лечении миофасциальной боли. Представлено на ежегодном собрании Американского общества анестезиологов, 2002 г.
Porta M. Сравнительное исследование ботулинического токсина типа A и метилпреднизолона для лечения миофасциального болевого синдрома и боли от хронического мышечного спазма. Боль . 2000 Март 85 (1-2): 101-5. [Медлайн].
Opida C. Открытое исследование Myobloc (ботулинический токсин типа B) в лечении пациентов с трансформированной мигренью.[аннотация] J Pain 2002a; 3 (Suppl 1): 10.
Таки Д., Гунья И., Бхакта Б. и др. Ботулинический токсин типа А (БОТОКС) в лечении рефрактерной шейно-грудной миофасциальной боли. [абстрактный]. Боль . 2002. 3 (приложение 1): 16.
Taqi D, Royal M, Gunyea I, et al. Ботулинический токсин типа B (Myobloc) в лечении рефрактерной миофасциальной боли. [абстрактный]. Боль . 2002. 3 (приложение 1): 16.
Фишман Л.Миоблок в лечении синдрома грушевидной мышцы: исследование по подбору дозы. Представлено на ежегодном собрании Американской академии медицины боли. Сан-Франциско, Калифорния, 2002.
Наламачу С. Лечение инъекциями ботулинического токсина типа B (Myobloc) у трех пациентов с миофасциальной болью. Представлено на ежегодном научном собрании Американской академии медицины боли. Сан-Франциско, Калифорния, 2002.
Smith H, Audette J, Dey R et al. Ботулинический токсин типа B для пациента с миофасциальной болью.Представлено на ежегодном научном собрании Американской академии медицины боли. Сан-Франциско, Калифорния, 2002.
Ланг AM. Терапия ботулиническим токсином при миофасциальных болевых расстройствах. Curr Pain Headache Rep . 2002 Октябрь 6 (5): 355-60. [Медлайн].
Sheean G. Ботулотоксин для лечения скелетно-мышечной боли и спазмов. Curr Pain Headache Rep . 2002 Декабрь 6 (6): 460-9. [Медлайн].
Де Андрес Дж., Адсуара В.М., Пальмисани С., Вильянуэва В., Лопес-Аларкон, Мэриленд.Двойное слепое контролируемое рандомизированное исследование по оценке эффективности ботулотоксина для лечения миофасциальной боли в пояснице у людей. Reg Anesth Pain Med . 2010 май-июнь. 35 (3): 255-60. [Медлайн].
Саенс А., Авелланет М., Гаррета Р. Использование ботулинического токсина типа А в ортопедии: клинический случай. Arch Phys Med Rehabil . 2003 июл.84 (7): 1085-6. [Медлайн].
Чайлдерс М.К., Уилсон Д.Д., Гнатц С.М., Конвей Р.Р., Шерман А.К.Использование ботулинического токсина типа А при синдроме грушевидной мышцы: пилотное исследование. Am J Phys Med Rehabil . 2002 Октябрь 81 (10): 751-9. [Медлайн].
Fanucci E, Masala S, Sodani G, et al. Введение ботулотоксина под контролем КТ для чрескожной терапии синдрома грушевидной мышцы с предварительными результатами МРТ о денервативном процессе. евро Радиол . 2001. 11 (12): 2543-8. [Медлайн].
Фишман Л.М., Андерсон С., Рознер Б. БОТОКС и физиотерапия в лечении синдрома грушевидной мышцы. Am J Phys Med Rehabil . 2002 декабрь 81 (12): 936-42. [Медлайн].
Gobel H, Heinze A, Reichel G, Hefter H, Benecke R. Эффективность и безопасность комплексного лечения одним ботулиническим токсином типа A (Dysport) для облегчения миофасциального болевого синдрома в верхней части спины: результаты рандомизированного двойного слепого плацебо -контролируемое многоцентровое исследование. Боль . 2006 ноябрь 125 (1-2): 82-8. [Медлайн].
Лью Х.Л., Ли Э.Х., Кастанеда А., Клима Р., Дате Е.Терапевтическое использование ботулинического токсина типа А для лечения боли в шее и верхней части спины миофасциального происхождения: пилотное исследование. Arch Phys Med Rehabil . 2008, январь 89 (1): 75-80. [Медлайн].
Padberg M, de Bruijn SF, Tavy DL. Боль в шее при хроническом хлыстовом синдроме, леченном ботулиническим токсином. Двойное слепое плацебо-контролируемое клиническое исследование. Дж Neurol . 2007 Март 254 (3): 290-5. [Медлайн].
Кэрролл А., Барнс М., Комиски К.Проспективное рандомизированное контролируемое исследование роли ботулинического токсина в расстройстве, связанном с хлыстовой травмой. Clin Rehabil . 22 июня 2008 г. (6): 513-9. [Медлайн].
Брейкер С., Ярив С., Адлер Р., Бадарный С., Айзенберг Э. Обезболивающее действие ботулинического токсина А на боль в шее после хлыста. Клин Дж. Боль . 2008 24 января (1): 5-10. [Медлайн].
Миллер Д., Ричардсон Д., Эйса М., Баджва Р. Дж., Джаббари Б. Ботулинический нейротоксин-А для лечения рефрактерной боли в шее: рандомизированное двойное слепое исследование. Болеутоляющее . 2009 Сентябрь 10 (6): 1012-7. [Медлайн].
Фостер Л., Клапп Л., Эриксон М., Джаббари Б. Ботулинический токсин А и хроническая боль в пояснице: рандомизированное двойное слепое исследование. Неврология . 2001 22 мая. 56 (10): 1290-3. [Медлайн].
Knusel B, DeGryse R, Grant M и др. Внутримышечная инъекция ботулинического токсина типа A (BOTOX) при хронической боли в пояснице, связанной с мышечным спазмом. Представлено на ежегодном научном собрании Американского общества боли.Сан-Диего, Калифорния, 1998.
Джаббари Б. Ботулинические нейротоксины в лечении рефрактерной боли. Нат Клин Практ Нейрол . 2008 г. 4 (12): 676-85. [Медлайн].
Джаббари Б., Ней Дж., Сичани А., Моначчи В., Фостер Л., Дифазио М. Лечение рефрактерной хронической боли в пояснице с помощью нейротоксина ботулина А: открытое пилотное исследование. Болеутоляющее . 2006 май-июнь. 7 (3): 260-4. [Медлайн].
Ney JP, Difazio M, Sichani A, Monacci W, Foster L, Jabbari B.Лечение хронической боли в пояснице с последовательными инъекциями ботулинического токсина в течение 6 месяцев: проспективное исследование с участием 60 пациентов. Клин Дж. Боль . 2006 май. 22 (4): 363-9. [Медлайн].
Уиллер AH. Ботулинический токсин А для лечения невропатической боли. ;. AJPM . 2004. 14: 151-6.
Freund B, Schwartz M. Подкожное введение BTX-A в лечении невропатической боли: пилотное исследование. Представлено на 38-м заседании Межведомственного координационного комитета по исследованию ботулизма, Истон, (Мэриленд), 17-19 октября 2001 г.
Джаббари Б., Махер Н., Дифацио М.П. Ботулинический токсин уменьшил жгучую боль и аллодинию у двух пациентов с патологией спинного мозга. Болеутоляющее . 2003 июн. 4 (2): 206-10. [Медлайн].
Shealy CN. Опасности спинномозговых инъекций без правильной диагностики. JAMA . 1966 26 сентября 197 (13): 1104-6. [Медлайн].
Lackovic Z, Bach-Rojecky L, Salcovic-Petrisic M. Антиноцицептивное действие ботулинического токсина типа A при экспериментальной диабетической невропатии [аннотация P06.188]. Представлено на 58-м ежегодном собрании Американской академии неврологии, Сан-Диего, Калифорния, 1-8 апреля 2006 г.
Relja M, Militec Z. Ботулинический токсин типа A в лечении болезненной диабетической невропатии: проспективное исследование [аннотация S07.006]. Представлено на 58-м ежегодном собрании Американской академии неврологии, Сан-Диего, Калифорния, 1-8 апреля 2006 г.
Mahowald ML, Singh JA, Dykstra D. Долгосрочные эффекты внутрисуставного ботулотоксина A при рефрактерной боли в суставах. Neurotox Res . 2006 г., 9 (2-3): 179-88. [Медлайн].
Сингх Дж. А., Фицджеральд П. М.. Ботулинический токсин от боли в плече. Кокрановская база данных Syst Rev . 2010 8 сентября. CD008271. [Медлайн].
Бэбкок М.С., Фостер Л., Паскина П., Джаббари Б. Лечение боли, связанной с подошвенным фасциитом, с помощью ботулинического токсина А: краткосрочное рандомизированное плацебо-контролируемое двойное слепое исследование. Am J Phys Med Rehabil . 2005 сен.84 (9): 649-54. [Медлайн].
Ельник А.П., Колле Ф.М., Бонан И.В., Вико Э. Лечение боли в плече при спастической гемиплегии путем уменьшения спастичности подлопаточной мышцы: рандомизированное двойное слепое плацебо-контролируемое исследование ботулинического токсина А. J Neurol Neurosurg Psychiatry . 2007 августа 78 (8): 845-8. [Медлайн].
Kong KH, Neo JJ, Chua KS. Рандомизированное контролируемое исследование ботулотоксина А в лечении гемиплегической боли в плече, связанной со спастичностью. Clin Rehabil . 2007 21 января (1): 28-35. [Медлайн].
Марко Э., Дуарте Э., Вила Дж., Техеро М., Гильен А., Боза Р. Эффективен ли ботулинический токсин типа А при лечении спастической боли в плече у пациентов после инсульта? Двойное слепое рандомизированное клиническое исследование. J Rehabil Med . 2007 июл. 39 (6): 440-7. [Медлайн].
de Boer KS, Arwert HJ, de Groot JH, Meskers CG, Mishre AD, Arendzen JH. Боль в плече и внешнее вращение при спастической гемиплегии не уменьшаются при инъекции ботулотоксина А в подлопаточную мышцу. J Neurol Neurosurg Psychiatry . 2008 май. 79 (5): 581-3. [Медлайн].
Lim JY, Koh JH, Paik NJ. Внутримышечный ботулинический токсин-А снижает гемиплегическую боль в плече: рандомизированное двойное слепое сравнительное исследование по сравнению с внутрисуставным триамцинолона ацетонидом. Инсульт . 2008, январь, 39 (1): 126-31. [Медлайн].
Сингх Дж. А., Фицджеральд П. М.. Ботулинический токсин от боли в плече: Кокрановский систематический обзор. Дж Ревматол .1 февраля 2011 г. [Medline].
Виссел Дж., Мюллер Дж., Дресснандт Дж., Хайнен Ф., Науманн М., Топка Х. Управление болью, связанной со спастичностью, с помощью ботулинического токсина A. J Управление болевыми симптомами . 2000 июл.20 (1): 44-9. [Медлайн].
Zermann D, Ishigooka M, Schubert J, Schmidt RA. Перисфинктерная инъекция ботулотоксина типа А. Вариант лечения пациентов с хронической болью в предстательной железе ?. Евро Урол . 2000 Октябрь 38 (4): 393-9.[Медлайн].
Джаннантони А., Мирини Э., Дель Зингаро М., Пройетти С., Порена М. Двухлетняя эффективность и безопасность внутрипузырных инъекций ботулинического токсина А у пациентов, страдающих синдромом рефрактерного болезненного мочевого пузыря. Curr Drug Deliv . 2010 г. 1. 7 (1): 1-4. [Медлайн].
Лю Х.Т., Куо Х. Внутрипузырные инъекции ботулотоксина А в сочетании с гидродистензией могут снизить выработку фактора роста нервов и контролировать боль в мочевом пузыре при интерстициальном цистите. Урология . 2007 Сентябрь 70 (3): 463-8. [Медлайн].
Гупта М., Патель Т., Ксавье К., Маруффо Ф., Леман Д., Уолш Р. Проспективная рандомизированная оценка периуретральной инъекции ботулинического токсина типа A для уменьшения боли при стентировании мочеточника. Дж Урол . 2010 февраль 183 (2): 598-602. [Медлайн].
Дэвис Дж., Даффи Д., Бойт Н., Агахосейни А., Александр Д., Левесон С. Ботулинический токсин (ботокс) снижает боль после геморроидэктомии: результаты двойного слепого рандомизированного исследования. Диск прямой кишки . 2003 августа 46 (8): 1097-102. [Медлайн].
Hawley PH. Ботулинический токсин при сильной аноректальной боли. J Устранение болевых симптомов . 2002 июл.24 (1): 11-3. [Медлайн].
Патти Р., Алмасио П.Л., Аркара М. и др. Длительное манометрическое исследование функции анального сфинктера после геморроидэктомии. Int J Colorectal Dis . 2007 марта 22 (3): 253-7. [Медлайн].
Singh B, Box B, Lindsey I, George B, Mortensen N, Cunningham C.Ботулинический токсин уменьшает анальный спазм, но не влияет на боль после геморроидэктомии. Колоректальный дис . 2009 11 (2): 203-7. [Медлайн].
Патти Р., Аркара М., Бонвентре С., Саммартано С., Спарачелло М., Вителло Г. Рандомизированное клиническое испытание инъекции ботулинического токсина для облегчения боли у пациентов с тромбированным наружным геморроем. Br J Surg . 2008 ноябрь 95 (11): 1339-43. [Медлайн].
Abbott J. Использование ботулотоксина в области тазового дна для женщин с хронической тазовой болью – новый ответ на старые проблемы ?. J Минимально инвазивный гинекол . 2009 март-апрель. 16 (2): 130-5. [Медлайн].
Abbott JA, Jarvis SK, Lyons SD, Thomson A, Vancaille TG. Ботулинический токсин типа А при хронической боли и спазме тазового дна у женщин: рандомизированное контролируемое исследование. Акушерский гинекол . 2006 Октябрь 108 (4): 915-23. [Медлайн].
Abbott J. Гинекологические показания к применению ботулотоксина у женщин с хронической тазовой болью. Токсикон .2009 Октябрь 54 (5): 647-53. [Медлайн].
Рао А., Эбботт Дж. Использование ботулинического токсина по тазовым показаниям у женщин. Aust N Z J Obstet Gynaecol . 2009 августа 49 (4): 352-7. [Медлайн].
Van Daele DJ, Finnegan EM, Rodnitzky RL, Zhen W, McCulloch TM, Hoffman HT. Спазм мышц головы и шеи после лучевой терапии: лечение с помощью инъекции ботулинического токсина А. Arch Otolaryngol Head Neck Surg . 2002 августа 128 (8): 956-9. [Медлайн].
Vasan CW, Liu C, Klussmann JP, Guntinas-Lichius O. Ботулинический токсин типа A для лечения хронической боли в шее после рассечения шеи. Голова и шея . 2004. 26 (1): 39-45.
Wittekindt C, Liu WC, Preuss SF, Guntinas-Lichius O. Ботулинический токсин А при невропатической боли после рассечения шеи: исследование по подбору дозы. Ларингоскоп . 2006 июль 116 (7): 1168-71. [Медлайн].
Зильберштейн С.Д., Липтон РБ, Соломон С., Мэтью Н.Классификация ежедневных и почти ежедневных головных болей: предложена в поправках к критериям IHS. Головная боль . 1994. 34: 1-7.
Binder WJ, Brin MF, Blitzer A, Schoenrock LD, Pogoda JM. Ботулинический токсин типа A (BOTOX) для лечения мигрени: открытое исследование. Отоларингол Хирургия головы и шеи . 2000 Декабрь 123 (6): 669-76. [Медлайн].
Зильберштейн С., Мэтью Н., Сапер Дж., Дженкинс С. Ботулотоксин типа А в качестве профилактического лечения мигрени.Для группы клинических исследований BOTOX Migraine. Головная боль . 2000 июн. 40 (6): 445-50. [Медлайн].
Брин М.Ф., Своп Д.М., О’Брайен С. и др. БОТОКС при мигрени: двойная слепая, плацебо-контролируемая, региональная оценка. [абстрактный]. Цефалагия . 2000. 20: 421:
Barrientos N, Chana P. Эффективность и безопасность ботулинического токсина типа A (BOTOX) в профилактическом лечении мигрени. Представлено на 44-м ежегодном научном собрании Американского общества головной боли.Сиэтл, Вашингтон, 2002.
Эросс Э.Г., Додик Д.В. Влияние ботулотоксина типа А на инвалидность при эпизодической и хронической мигрени. Представлено на 44-м ежегодном научном собрании Американского общества головной боли, Сиэтл, Вашингтон, 2002 г.
Мэтью Н.Т., Калласам Дж., Каупп А. и др. «Модификация болезни» при хронической мигрени с помощью ботулотоксина типа А: многолетний опыт. Представлено на 44-м ежегодном научном собрании Американского общества головной боли, Сиэтл, Вашингтон, 2002 г.
Маускоп А. Использование ботулотоксина при лечении головных болей. Curr Pain Headache Rep . 2002 6 августа (4): 320-3. [Медлайн].
Блюменфельд А. Ботулинический токсин типа А (ботокс) как эффективное профилактическое средство при головной боли [аннотация 81]. Представлено на 6-м Конгрессе по головной боли Европейской федерации головной боли, Стамбул, Турция, 26-30 июня 2002 г.
Маускоп А. Длительное использование ботулотоксина типа А (БОТОКС) при лечении эпизодических и хронических мигренозных головных болей.Представлено на 44-м ежегодном научном собрании Американского общества головной боли, Сиэтл, Вашингтон, 2002a.
Мэтью Н.Т., Стубиц Э., Нигам депутат. Трансформация эпизодической мигрени в ежедневную головную боль: анализ факторов. Головная боль . 1982 марта 22 (2): 66-8. [Медлайн].
Миллер Т., Денни Л. Ретроспективный когортный анализ 48 пациентов с хронической головной болью, получавших ботулинический токсин типа А (ботокс) в комбинации с фиксированным местом инъекции и протоколом «следования за болью» [аннотация S138].Представлено на 44-м ежегодном научном собрании Американского общества головной боли, Сиэтл, Вашингтон, 21-23 июня 2002 г.
Dodick D, Blumenfeld A, Silberstein SD. Ботулинический нейротоксин для лечения мигрени и других первичных головных болей. Клин Дерматол . 2004 янв-фев. 22 (1): 76-81. [Медлайн].
Relja M. Лечение головной боли напряжения путем местного введения ботулотоксина. евро J Neurol . 1997. 4 (приложение 2): S71-4.
Saper JR, Мэтью NT, Loder EW, DeGryse R, VanDenburgh AM ,. Двойное слепое рандомизированное плацебо-контролируемое сравнение мест инъекций ботулотоксина типа А и доз для профилактики эпизодической мигрени. Болеутоляющее . 2007 Сентябрь 8 (6): 478-85. [Медлайн].
Элкинд А.Х., О’Кэрролл С.П., Блюменфельд А., ДеГриз Р., Димитрова Р. Рандомизированная контролируемая серия из 3 исследований многократного лечения низкими дозами ботулотоксина типа А для профилактики эпизодической мигрени.Американское общество головной боли [аннотация] 2002; 18-20 июня; Филадельфия, Пенсильвания.
Якубовски М., Макаллистер П.Дж., Байва Ж.Х., Уорд Т.Н., Смит П., Бурштейн Р. Взрывная и нарастающая головная боль в профилактике мигрени с помощью ботулинического токсина А. Боль . 2006 декабрь 5. 125 (3): 286-95. [Медлайн]. [Полный текст].
Zwart JA, Bovim G, Sand T, Sjaastad O. Головная боль напряжения: паралич височных мышц ботулиническим токсином. Головная боль . 1994 сен.34 (8): 458-62. [Медлайн].
Relja M, Poole AC, Schoenen J, Pascual J, Saulay M, Kumar C. Многоцентровое, двойное слепое, рандомизированное, плацебо-контролируемое, параллельное групповое исследование множественного лечения ботулотоксином типа A (BoNTA) для профилактики мигрени [аннотация]. Представлено Европейским неврологическим обществом, Вена, Австрия, 20 июня 2005 г.
Уиллер AH. Техника инъекций ботулинического токсина для лечения головных болей. Aesthet Surg J . 2002, 22 января (1): 65-8. [Медлайн].
Schulte-Mattler WJ, Wieser T., Zierz S. Лечение головной боли напряжения с помощью ботулинического токсина: пилотное исследование. Eur J Med Res . 1999 26 мая. 4 (5): 183-6. [Медлайн].
Freund BJ, Schwartz M. Лечение боли в шее, связанной с хлыстовой травмой [исправлено] с помощью ботулинического токсина-A: пилотное исследование. Дж Ревматол . 2000, 27 февраля (2): 481-4. [Медлайн].
Smuts JA, Barnard PWA.Ботулинический токсин А в лечении синдромов головной боли: клинический отчет 79 пациентов. Цефалгия . 2000. 20: \: 332.
Porta M. Сравнительное испытание ботулинического токсина типа A и метилпреднизолона для лечения головной боли напряжения. Curr Rev Pain . 2000. 4 (1): 31-5. [Медлайн].
Смэтс Дж. А., Бейкер М. К., Визер Т. и др. Лечение головной боли напряжения ботулиническим токсином типа А. Eur J Neurol .1999. 6 (Дополнение 4): S99-102.
Gobel H, Lindner V, Krack PK и др. Лечение хронической головной боли напряжения ботулотоксином. [абстрактный]. Цефалагия . 1999. 19; 455:
Rollnik JD, Tanneberger O, Schubert M, Schneider U, Dengler R. Лечение головной боли напряжения ботулиническим токсином типа A: двойное слепое плацебо-контролируемое исследование. Головная боль . 2000 апр. 40 (4): 300-5. [Медлайн].
Schmitt WJ, Slowey E, Fravi N, Weber S, Burgunder JM.Эффект инъекций ботулинического токсина А в лечении хронической головной боли напряжения: двойное слепое плацебо-контролируемое исследование. Головная боль . 2001 июль-август. 41 (7): 658-64. [Медлайн].
Ginies PR, Fraimount JL, et al. Лечение кластерной головной боли путем подкожной инъекции ботулинического токсина [абсракт]. В: Дженсен Т.С., редактор. Прогресс в исследованиях и лечении боли. Сиэтл: IASP Press, 1996: 501.
Фройнд Б.Дж., Шварц М.Использование ботулотоксина А в лечении рефрактерной кластерной головной боли: истории болезни. Цефалагия . 2000. 20: 329-30.
Роббинс Л. Ботулинический токсин от кластерной головной боли. Представлено на 10-м Конгрессе Международного общества головной боли, Нью-Йорк, штат Нью-Йорк, 2001 г.
Шер А.И., Стюарт В.Ф., Либерман Дж., Липтон РБ. Распространенность частых головных болей в выборке населения. Головная боль . 1998. 38: 497-506.
Goadsby PJ, Silberstein SD, Dodick DW, ред.Хроническая ежедневная головная боль для врачей Лондон, Великобритания: BC Decker Inc: 2005.
Уиллер AH. Ботулинический токсин А, дополнительная терапия при рефрактерных головных болях, связанных с напряжением перикраниальных мышц. Головная боль . 1998 июн. 38 (6): 468-71. [Медлайн].
Spierings EL, Schroevers M, Honkoop PC, Sorbi M. Развитие хронической ежедневной головной боли: клиническое исследование. Головная боль . 1998 июль-авг. 38 (7): 529-33. [Медлайн].
Клаппер Дж. А., Клаппер А.Использование ботулотоксина при хронических ежедневных головных болях, связанных с мигренью. Головная боль . 1999. 10: 141-3.
Argoff CE. Целенаправленный обзор использования ботулотоксинов при невропатической боли. Клин Дж. Боль . 2002 ноябрь-декабрь. 18 (6 доп.): С177-81. [Медлайн].
Ондо ВФ, Вуонг К.Д., Дерман ХС. Ботулинический токсин А (ботокс) при хронической ежедневной головной боли: рандомизированное плацебо-контролируемое исследование с параллельным дизайном [аннотация S131]. Представлено на 44-м ежегодном научном собрании Американского общества головной боли, Сиэтл, Вашингтон, 21-23 июня 2002 г.
Mathew NT, Frishberg BM, Gawel M, Dimitrova R, Gibson J, Turkel C. Ботулинический токсин типа A (BOTOX) для профилактического лечения хронической ежедневной головной боли: рандомизированное двойное слепое плацебо-контролируемое исследование. Головная боль . 2005 апр. 45 (4): 293-307. [Медлайн].
Зильберштейн С.Д., Старк С.Р., Лукас С.М. и др. Ботулинический токсин типа А для профилактического лечения хронической ежедневной головной боли: рандомизированное двойное слепое плацебо-контролируемое исследование. Mayo Clin Proc . 2005 сентябрь 80 (9): 1126-37. [Медлайн].
Elkind AH, Turkel CC. Ботулинический токсин типа А для профилактики головной боли у мигрени с 16 или более днями головной боли за 30 дней: влияние на частоту всех приступов головной боли и головных болей продолжительностью> / = 4 часа (рандомизированный, двойной слепой, плацебо- контролируемое исследование) [аннотация]. Представлено Европейским неврологическим обществом, Вена, Австрия., 20 июня 2005 г.
Freitag FG, McAllister P, Freund B, et al.Ботулинический токсин типа А для профилактики хронической ежедневной головной боли у мигрени: влияние на использование обезболивающих при острой головной боли [аннотация]. Представлено Европейским неврологическим обществом, Вена, Австрия, 21 июня 2005 г.
Frishberg BM, Mathew T., Gawel M, DeGryse R, Turkel C. Ботулинический токсин типа A для профилактики хронической ежедневной головной боли (CDH) у мигрени: рандомизированное двойное слепое плацебо-контролируемое исследование [аннотация]. Представлено на 47-м ежегодном научном собрании Американского общества головной боли, Филадельфия, штат Пенсильвания, 18-20 июня 2005 г.
Додик Д.В., Маускоп А., Элкинд А.Х. и др. Ботулинический токсин типа А для профилактики хронической ежедневной головной боли: анализ подгрупп пациентов, не получающих другие профилактические препараты: рандомизированное двойное слепое плацебо-контролируемое исследование. Головная боль . 2005 апр. 45 (4): 315-24. [Медлайн].
Аврора СК, ВанДенбург AM. Ботулинический токсин типа А для профилактики хронической ежедневной головной боли у мигрени: влияние на частоту головных болей продолжительностью> 4 часов (рандомизированное двойное слепое плацебо-контролируемое исследование).Представлено на 47-м ежегодном научном собрании Американского общества головной боли. Филадельфия, Пенсильвания, 18-20 июня 2005 г.
Эверс С., Рахманн А., Фоллмер-Хаазе Дж., Хасстедт И.В. Лечение головной боли ботулотоксином А – обзор по критериям доказательной медицины. Цефалгия . 2002, 22 ноября (9): 699-710. [Медлайн].
Эверс С. Есть ли роль ботулотоксина в лечении мигрени ?. Curr Pain Headache Rep .2003. 7 (3): 229-34.
Hobson DE, Gladish DF. Инъекция ботулинического токсина при цервикогенной головной боли. Головная боль . 1997 Апрель 37 (4): 253-5. [Медлайн].
Стиллман М., Чериан Н., Оас С., Эльчами З., Майс Массачусетс. Ботулинический токсин типа А. (BoNT-A) для лечения цервикалгии и цервикогенной головной боли: результаты одноцентрового рандомизированного двойного слепого активного плацебо-контролируемого исследования [аннотация P06.189]. Представлено на 58-м ежегодном собрании Американской академии неврологии, Сан-Диего, Калифорния, 1-8 апреля 2006 г.
Galvez-Jimenez N, Lampuri C, Patino-Picirrillo R, Hargreave MJ, Hanson MR. Дистония и головные боли: клинические особенности и ответ на терапию ботулотоксином. Adv Neurol . 2004. 94: 321-8. [Медлайн].
Freund B, Schwartz M, Symington JM. Ботулинический токсин: новое средство для лечения заболеваний височно-нижнечелюстного сустава. Br J Oral Maxillofac Surg . 2000 Октябрь 38 (5): 466-71. [Медлайн].
von Lindern JJ, Niederhagen B, Berge S, Appel T.Ботулинический токсин типа А в лечении хронической лицевой боли, связанной с гиперактивностью жевания. J Орал Maxillofac Surg . 2003 июл.61 (7): 774-8. [Медлайн].
Никсдорф DR, Heo G, Major PW. Рандомизированное контролируемое исследование ботулинического токсина А при хронической миогенной орофациальной боли. Боль . 2002 Октябрь 99 (3): 465-73. [Медлайн].
Ким С., Макколл В.Д. младший, Ким Ю.К., Чанг Дж. В.. Влияние ботулинического токсина на болевой порог давления и спектр мощности ЭМГ жевательной мышцы при длительном утомительном сокращении. Am J Phys Med Rehabil . 2010 сентябрь 89 (9): 736-43. [Медлайн].
Тейлор М., Сильва С., Коттрелл С. Ботулинический токсин типа А (БОТОКС) в лечении затылочной невралгии: пилотное исследование. Головная боль . 2008 ноябрь-декабрь. 48 (10): 1476-81. [Медлайн].
Капурал Л., Стиллман М., Капурал М., Макинтайр П., Гиргиус М., Мехайл Н. Блокада затылочного нерва ботулиническим токсином для лечения тяжелой затылочной невралгии: серия случаев. Болевой Практик .2007 Декабрь 7 (4): 337-40. [Медлайн].
Bigal ME, Lipton RB. Дифференциальный диагноз хронических ежедневных головных болей: алгоритмический подход. J Головная боль . 2007 октября, 8 (5): 263-72. [Медлайн]. [Полный текст].
Блюменфельд А.М., Биндер В., Зильберштейн С.Д., Блитцер А. Процедуры введения ботулинического токсина типа А при мигрени и головной боли напряжения. Головная боль . 2003 Сентябрь 43 (8): 884-91. [Медлайн].
Уиллер А.Х., Гулкасян П., Гретц СС.Ботулинический токсин А для лечения хронической боли в шее. Боль . 2001 декабрь 94 (3): 255-60. [Медлайн].
Acquadro MA, Borodic GE. Лечение миофасциальной боли ботулиническим токсином А. Анестезиология . 1994 Март 80 (3): 705-6. [Медлайн].
Эпплгейт WV. Синдром защемления кожного нерва живота. Хирургия . 1972, январь 71 (1): 118-24. [Медлайн].
Апрель С., Богдук Н.Распространенность боли в шейных зигапофизарных суставах. Первое приближение. Позвоночник . 1992 июл.17 (7): 744-7. [Медлайн].
Aprill C, Dwyer A, Bogduk N. Характер боли в шейных зигапофизарных суставах. II: Клиническая оценка. Позвоночник . 15 июня 1990 г. (6): 458-61. [Медлайн].
Auld AW, Maki-Jokela A, Murdoch DM. Интраспинальная наркотическая анальгезия в лечении хронической боли. Позвоночник . 1985 октября, 10 (8): 777-81.[Медлайн].
Бэджли CE. Суставные аспекты в связи с болью в пояснице и ишиасом. Br J Bone Joint Surg . 1941. 23: 481-496.
Беливо П. Сравнение эпидуральной анестезии с применением кортикостероидов и без них при лечении радикулита. Rheumatol Phys Med . 1971 г., 11 (1): 40-3. [Медлайн].
Ягода фр. Обезболивание у пациентов с переломом диафиза бедренной кости. Анестезия . 1977 июн. 32 (6): 576-7. [Медлайн].
Blersch W, Schulte-Mattler WJ, Przywara S, May A, Bigalke H, Wohlfarth K. Ботулинический токсин A и кожная ноцицепция у людей: проспективное двойное слепое плацебо-контролируемое рандомизированное исследование. J Neurol Sci . 2002 15 декабря. 205 (1): 59-63. [Медлайн].
Богдук Н. Зигапофизарные блокады и эпидуральные стероиды. Нервная блокада в клинической анестезии и лечении боли .1988. 935.
Богдук Н., Априлл С., Дерби Р. Диагностические блоки синовиальных суставов позвоночника. Уход за позвоночником: диагностика и консервативное лечение . 1995. 298-321.
Богдук Н., Априлл С., Дерби Р. Эпидуральные инъекции стероидов. Уход за позвоночником: диагностика и консервативное лечение . 1995. 332-42.
Богдук Н., Кристофидис Н., Черри Д. Эпидуральное использование стероидов при лечении боли в спине и ишиасе спинномозгового происхождения.Канаберра Австралия. Отчет Рабочей группы по эпидуральному применению стероидов при лечении спины. 1993.
Богдук Н, Лонг ДМ. Чрескожная нейротомия поясничной медиальной ветви: модификация фасеточной денервации. Позвоночник . 1980 март-апрель. 5 (2): 193-200. [Медлайн].
Богдук Н, Марсленд. О понятии третьей затылочной головной боли. J Neurol Neurosurg Psychiatry . 1986 июл. 49 (7): 775-80. [Медлайн].
Bogduk N, Twomey LT.Клиническая анатомия поясничного отдела позвоночника. 1991.
Богдук Н., Валенсия Ф. Иннервация и характер боли в грудном отделе позвоночника. Физиотерапия шеи и грудного отдела позвоночника . 1998. 27.
Бор Т. Проблемы с миофасциальным болевым синдромом и синдромом фибромиалгии. Неврология . 1996 Март, 46 (3): 593-7. [Медлайн].
Боника Дж., Бакли С., Моника Дж., Мерфи ТМ. Невролитическая блокада и гипофизэктомия.Боника JJ, изд. Управление болью . Филадельфия: Леа Фебигер; 1990. 1980-2039.
Bonica JJ. Каузалгия и другие рефлекторные симпатические дистрофии. Боника JJ, изд. Управление болью . Филадельфия: Леа и Фебигер; 1990. 220-43.
Bonica TT, Buckley FO. Регионарная анестезия местными анестетиками. Управление болью . 1990. 1883-1966.
Brands E, Callanan VI.Непрерывная блокада поясничного сплетения – обезболивание при переломах шейки бедра. Anaesth Intensive Care . 1978 Август (3): 256-8. [Медлайн].
Brevik H, Hesla PE, Molnar I, et al. Лечение хронической боли в пояснице и ишиаса: сравнение каудальных эпидуральных инъекций бупивакаина и метилпреднизолона с бупивакаином с последующим введением физиологического раствора. Боника Дж. Дж., Альбе-Фессар DL. Достижения в исследованиях и терапии боли . 1976. 1: 927.
Bridenbaugh PO, DuPen SL, Moore DC, et al.Сравнение послеоперационной анальгезии с блокадой межреберных нервов и наркотической анальгезии. Анест Аналг . 1973 январь-февраль. 52 (1): 81-5. [Медлайн].
Коричневый DL. Атлас регионарной анестезии. 1992.
Бакли FP, Duval Neto G, Fink BR. Кислотные и щелочные растворы местных анестетиков: продолжительность нервной блокады и pH ткани. Анест Аналг . 1985 Май. 64 (5): 477-82. [Медлайн].
Берн Дж. М., Лэнгдон Л.Продолжительность действия эпидурального метилпреднизолона. Исследование у пациентов с люмбошиатическим синдромом. Am J Phys Med . 1974 Февраль 53 (1): 29-34. [Медлайн].
Буш К., Хиллиер С. Контролируемое исследование каудальных эпидуральных инъекций триамцинолона плюс новокаин для лечения трудноизлечимого ишиаса. Позвоночник . 1991 Май. 16 (5): 572-5. [Медлайн].
Carette S, Marcoux S, Truchon R. Контролируемое испытание инъекций кортикостероидов в фасеточные суставы при хронической боли в пояснице. N Engl J Med . 1991, 3 октября. 325 (14): 1002-7. [Медлайн].
Каррера ГФ. Инъекции в пояснично-фасеточный сустав при боли в пояснице и радикулите: предварительные результаты. Радиология . 1980 декабрь 137 (3): 665-7. [Медлайн].
Catchlove RF, Braha R. Использование блокады шейного эпидурального нерва в лечении хронической боли в голове и шее. Кан Анаэст Соц J . 1984 31 марта (2): 188-91. [Медлайн].
Чан СТ, Люнг С.Спинальный эпидуральный абсцесс после инъекции стероидов при ишиасе. История болезни. Позвоночник . 1989, 14 января (1): 106-8. [Медлайн].
Chutorian A, Root L. Управление спастичностью с помощью ботулинического токсина А. Международный педиатр . 1994. 9: 1: 35-43.
Cicala RS, Westbrook L, Angel JJ. Побочные эффекты и осложнения цервикальных эпидуральных инъекций стероидов. J Устранение болевых симптомов . 1989 июн. 4 (2): 64-6. [Медлайн].
Колдинг А.Эффект региональных симпатических блокад в лечении опоясывающего герпеса. Acta Anaesthesiol . 1969. 13: 133.
Covino B. Невральная блокада в клинической анестезии и лечении боли. Клиническая фармакология местных анестетиков . 2-е изд. 1988. 111-144.
Crawford ED, Skinner DG. Блокада межреберного нерва с грудным и боковым разрезами. Урология . 1982 19 января (1): 25-8. [Медлайн].
Cuckler JM, Bernini PA, Wiesel SW, et al. Применение эпидуральных стероидов при лечении боли в поясничном корешке. Проспективное рандомизированное двойное слепое исследование. J Bone Joint Surg Am . 1985, январь, 67 (1): 63-6. [Медлайн].
Чарски З. Лечение ишиаса инъекциями гидрокортизона и новокаина в крестцовый промежуток. Przegl Lek . 1965. 21 (7): 511-3. [Медлайн].
Дэн К., Хига К., Танака К.Герпетическая боль и клеточный иммунитет. Актуальные темы в исследованиях и терапии боли . 1983. 293-305.
Девор М., Говрин-Липпманн Р., Рабер П. Кортикостероиды подавляют эктопические нервные выделения, возникающие в экспериментальных невромах. Боль . 1985 июн., 22 (2): 127-37. [Медлайн].
Дилке Т.Ф., Берри Х.К., Грэхем Р. Экстрадуральная инъекция кортикостероидов при компрессии корешка поясничного нерва. Br Med J .16 июня 1973 г. 2 (867): 635-7. [Медлайн].
Доэрти М. Введение в экзамен. Ревматологические методы обследования и инъекций . 1993. 1-19.
Дори М.А. Артрография шейно-фасеточных суставов. Радиология . 1983, август, 148 (2): 379-82. [Медлайн].
Догерти Дж. Х. младший, Фрейзер, РА. Осложнения после внутрипозвоночных инъекций стероидов. Отчет о двух случаях. Дж Нейросург .1978 июн. 48 (6): 1023-5. [Медлайн].
Drewes A, Jennum P. Эпидемиология миофасциальной боли, боли в пояснице, утренней скованности и жалоб, связанных со сном, среди населения в целом. J Боль в мышцах . 1995. 3 (Supp 1): 68.
Дюссо Р.Г., Николе ВМ. Артрография шейно-фасеточного сустава. Дж. Может Ассо Радиол . 1985 марта, 36 (1): 79-80. [Медлайн].
Дуайер А., Априлл С., Богдук Н. Характер боли в шейных зигапофизарных суставах.I: Исследование на нормальных добровольцах. Позвоночник . 1990 июн.15 (6): 453-7. [Медлайн].
Энгберг Г. Однодозовые блокады межреберных нервов этидокаином для снятия боли после хирургических вмешательств на верхних отделах брюшной полости. Предварительное сообщение. Acta Anaesthesiol Scand Suppl . 1975. 60: 43-9. [Медлайн].
Fernandez-de-las-Penas C, Arendt-Nielsen L, Simons DG. Взрывная и взрывающаяся головная боль в профилактике мигрени с помощью ботулинического токсина А. Боль . 2007 июн. 129 (3): 363-4; ответ автора 364-5. [Медлайн].
Fishbain DA, Goldberg M, Meagher BR и др. Пациенты с хронической болью мужского и женского пола, классифицированные по критериям психиатрической диагностики DSM-III. Боль . 1986 26 августа (2): 181-97. [Медлайн].
Fisher RH. Переписка. J Bone Joint Surg . 1986. 68A: 789.
Francis J, You S, Satorius A, Ardila MC, Li Z, Wu G и др.Подкожный ботулинический нейротоксин типа А подавляет индуцированную стрептозотоксином хроническую боль в модели периферической диабетической невропатии на крысах [аннотация P06.190]. Представлено на 58-м ежегодном собрании Американской академии неврологии, Сан-Диего, Калифорния, 1-8 апреля 2006 г.
Freund BJ, Schwartz M. Модель фокальной дистонии для подгрупп хронической головной боли напряжения. [абстрактный]. Цефалагия . 2000. 20: 433:
Фройнд Б.Дж., Шварц М. Лечение хронической головной боли, связанной с шейкой матки, с помощью ботулинического токсина А: пилотное исследование. Головная боль . 2000 марта 40 (3): 231-6. [Медлайн].
Fricton JR, Kroening R, Haley D, Siegert R. Миофасциальный болевой синдром головы и шеи: обзор клинических характеристик 164 пациентов. Oral Surg Oral Med Oral Pathol . 1985 Декабрь 60 (6): 615-23. [Медлайн].
Галиндо А. Местные анестетики с регулируемым pH: клинический опыт. Рег Анест . 1983. 8:35.
Gardner WJ, Goebert HW, Sehgal AD.Интраспинальные кортикостероиды в лечении радикулита. Trans Am Neurol Assoc . 1961. 86: 214-5. [Медлайн].
Гарви Т.А., Маркс М.Р., Визель SW. Проспективная рандомизированная двойная слепая оценка инъекционной терапии в триггерные точки при болях в пояснице. 1989 Сентябрь 14 (9): 962-4. [Медлайн].
Gerwin RD. Исследование 96 субъектов, обследованных как на фибромиалгию, так и на миофасциальную боль. J Скелетно-мышечная боль . 1995. 3 (приложение 1): 121.
Гормли РК. Боль в пояснице с особым акцентом на суставные фасетки с представлением оперативной процедуры. JAMA . 1993. 101: 1773-1777.
Gloucke CR, Graziotti P. Экстрадуральный абсцесс после местной анестезии и инъекции стероидов при хронической боли в пояснице. Br J Anesth . 1990. 35: 515.
Goebert HW, Jallo JS, Gardner WJ, et al. Болезненная радикулопатия, леченная эпидуральными инъекциями новокаина и гидрокортизона ацетата: результат у 113 пациентов. Анест Аналг . 1961. 140: 130.
Гольденберг Д.Л., Буркхардт С., Кроффорд Л. Управление синдромом фибромиалгии. JAMA . 2004 17 ноября. 292 (19): 2388-95. [Медлайн].
Голдвейт Дж. Э. Пояснично-крестцовый сустав: объяснение многих случаев люмбаго, радикулита и параплегии. Ботсон Мед Сург Дж . 1911. 164: 365-372.
Hickey RF, Tregonning GD. Денервация фасеточных суставов позвоночника при хронической боли в пояснице. N Z Med J . 1977, 9 февраля. 85 (581): 96-9. [Медлайн].
Hobson DE, Gladish DF. Инъекция ботулинического токсина при цервикогенной головной боли. Головная боль . 1997 Апрель 37 (4): 253-5. [Медлайн].
Hove B, Gyldensted C. Артрография шейных анальгетиков фасеточного сустава. Нейрорадиология . 1990. 32 (6): 456-9. [Медлайн].
Хамфрис К.Ф., День М. Контроль послеоперационной боли с помощью инъекций бупивикаина. Дж Урол . 1976. 122: 506.
Джексон РП. Фасеточный синдром. Миф или реальность ?. Клин Ортоп . 1992 июн. (279): 110-21. [Медлайн].
Джексон Р.П., Джейкобс Р.Р., Монтесано П.Х. 1988 Премия Volvo в области клинических наук. Инъекция в фасеточный сустав при болях в пояснице. Перспективное статистическое исследование. Позвоночник . 1988 Сентябрь 13 (9): 966-71. [Медлайн].
Джейкобс С., Пуллан П. Т., Поттер Дж. М.. Подавление надпочечников после экстрадуральных стероидов. Анестезия . 1983 Октябрь 38 (10): 953-6. [Медлайн].
Jankovic J, Brin MF. Терапевтическое применение ботулотоксина. N Engl J Med . 1991, 25 апреля. 324 (17): 1186-94. [Медлайн].
Янкович Дж., Шварц К. Инъекции ботулинического токсина при цервикальной дистонии. Неврология . 1990 Февраль 40 (2): 277-80. [Медлайн].
Jankovic J, Schwartz K, Donovan DT. Лечение ботулиническим токсином черепно-шейной дистонии, спастической дисфонии, других очаговых дистоний и гемифациального спазма. J Neurol Neurosurg Psychiatry . 1990 августа 53 (8): 633-9. [Медлайн]. [Полный текст].
Йоханссон А., Хао Дж., Шолунд Б. Применение местных кортикостероидов блокирует передачу в нормальных ноцицептивных С-волокнах. Acta Anaesthesiol Scand . 1990 июл. 34 (5): 335-8. [Медлайн].
Киркпатрик А.Ф. Использование эпидуральных стероидов при лечении боли в поясничном корешке [письмо]. Хирургия костного сустава J [Am] . 1990 июл.72 (6): 948-9.[Медлайн].
Кирно К., Линделл К. Блокада межреберного нерва. Br J Анаэст . 1986 Февраль 58 (2): 246. [Медлайн].
Клаппер Дж. А., Мэтью Н. Т., Клаппер А. Ботулинический токсин типа A (BTX-A) для профилактики хронической ежедневной головной боли. [абстрактный]. Цефалагия . 2000. 20: 292-3.
Кленерман Л., Гринвуд Р., Давенпорт HT. Эпидуральные инъекции в поясничный отдел при лечении радикулита. Br J Ревматол .1984 23 февраля (1): 35-8. [Медлайн].
Knusel B, DeGryse R, Grant M и др. Внутримышечная инъекция ботулинического токсина типа А (ботокса) при хронической боли в пояснице, связанной с мышечным спазмом [аннотация плаката]. Сан-Диего, Калифорния Американское общество боли . Ноябрь 1998.
Корбон Г.А., Роулингсон Дж. К., Каррон Х. Корреспонденция. J Bone Joint Surg . 1986. 68A: 788.
Kramer HH, Angerer C, Erbguth F, Schmelz M, Birklein F.Ботулинический токсин А уменьшает нейрогенную вспышку, но почти не влияет на боль и гипералгезию в коже человека. Дж Neurol . 2003 Февраль 250 (2): 188-93. [Медлайн].
Лау Л.С., Литтлджон Г.О., Миллер М.Х. Клиническая оценка внутрисуставных инъекций при боли в пояснично-фасеточных суставах. Med J Aust . 1985 9-23 декабря. 143 (12-13): 563-5. [Медлайн].
Lewinnek GE, Warfield CA. Дегенерация фасеточных суставов как причина боли в пояснице. Клин Ортоп . 1986 декабрь (213): 216-22. [Медлайн].
Lilius G, Laasonen EM, Myllynen P. Синдром пояснично-фасеточного сустава. Рандомизированное клиническое испытание. Хирургия костного сустава J [Br] . 1989 августа 71 (4): 681-4. [Медлайн].
Lindholm R, Saleinius P. Caudal, эпидуральное введение анестетиков и кортикостероидов при лечении боли в пояснице. Acta Orthop Scand . 1964. 1: 114.
Lippitt AB.Фасеточный сустав и его роль при болях в позвоночнике. Лечение с помощью инъекций в фасеточные суставы. Позвоночник . 1984 октября, 9 (7): 746-50. [Медлайн].
Lofstrom B, Wennberg A, Wien L. Поздние нарушения функции нервов после блокады местными анестетиками. Электронейрографическое исследование. Acta Anaesthesiol Scand . 1966. 10 (2): 111-22. [Медлайн].
Lofstrom JB, Cousins MJ. Симпатическая нервная блокада верхних и нижних конечностей.Казинс MJ, Bridenbaugh PO, ред. Нервная блокада в клинической анестезии и лечении боли . Филадельфия: 1988. 461-502.
Лорд С.М., Барнсли Л., Уоллис Б.Дж. Чрескожная радиочастотная нейротомия при хронической шейно-зигапофизарной боли в суставах. N Engl J Med . 1996 декабрь 5. 335 (23): 1721-6. [Медлайн].
Линч М.С., Тейлор Дж. Ф. Инъекция в фасеточный сустав при болях в пояснице. Клиническое исследование. Хирургия костного сустава J [Br] .1986, январь, 68 (1): 138-41. [Медлайн].
Mahowald ML, Singh JA, Dykstra D. Долгосрочные эффекты внутрисуставного ботулотоксина A при рефрактерной боли в суставах. Neurotox Res . 2006 г., 9 (2-3): 179-88. [Медлайн].
Мандл F. Водный раствор фенола как заменитель спирта при симпатическом блоке. J Int Col Surg . 1950. 13: 566.
Мэтьюз Дж. А., Миллс С. Б., Дженкинс В. М. и др. Боль в спине и ишиас: контролируемые испытания манипуляций, тракции, склерозирующих и эпидуральных инъекций. Br J Ревматол . 1987 Декабрь 26 (6): 416-23. [Медлайн].
McCarron RF, Wimpee MW, Hudkins PG. Воспалительное действие пульпозного ядра. Возможный элемент патогенеза боли в пояснице. Позвоночник . 1987 Октябрь 12 (8): 760-4. [Медлайн].
Мейерс Р.Р., Кац Дж. Невральная патология нейролитических и полудеструктивных агентов. Казинс MJ, Bridenbaugh PO, ред. Нервная блокада в клинической анестезии и лечении боли .2-е изд. Филадельфия: 1988. 1031-51.
Муни В., Робертсон Дж. Фасеточный синдром. Клин Ортоп . 1976 март-апрель. (115): 149-56. [Медлайн].
Моран Р., О’Коннелл Д., Уолш М.Г. Диагностическая ценность инъекций в фасеточный сустав. Позвоночник . 13 (12): 1407-10. [Медлайн].
Крепление HT. Гидрокортизон в лечении протрузии межпозвонкового диска. Кан Мед Ассо Дж. . 1971 18 декабря.105 (12): 1279-80. [Медлайн].
Крепление HTR. Эпидуральная инъекция гидрокортизона при лечении протрузии межпозвонкового диска. Современные споры в нейрохирургии . 1976. 67.
Мерфи Д.Ф. Блокада межреберного нерва при переломах ребер и послеоперационное обезболивание. Описание новой методики. Рег Анест . 1983. 8: 151.
Murtagh FR. Компьютерная томография и рентгеноскопия под контролем анестезии и инъекций стероидов при фасеточном синдроме. Позвоночник . 13 июня 1988 г. (6): 686-9. [Медлайн].
O’Brien CF. Клиническое применение ботулинического токсина: значение для лечения боли. Дайджест боли . 1998. 8: 342-5.
О’Келли Э., Гарри Б. Постоянное обезболивание при множественных переломах ребер. Br J Анаэст . 1981, сентябрь, 53 (9): 989-91. [Медлайн].
Opida CL. Оценка Myobloc (ботулотоксина типа B) у пациентов с постхлыстовыми головными болями.Представлено на 18-м ежегодном собрании Американской академии медицины боли, Сан-Франциско, Калифорния, 2002b.
Qerama E, Fuglsang-Frederiksen A, Kasch H, Bach FW, Jensen TS. Двойное слепое контролируемое исследование ботулотоксина А при хронической миофасциальной боли. Неврология . 2006 г. 25 июля. 67 (2): 241-5. [Медлайн].
Racz GB, Heavner JE, Singleton W, et al. Гипертонический раствор и кортикостероид вводят эпидурально для купирования боли. Рац Г.Б., изд. Методы невролиза . Бостон: Kluwer Academic Publishers; 1989. 73-86.
Раймонд Дж., Дюма Дж. М.. Внутрисуставная фасеточная блокада: диагностический тест или терапевтическая процедура ?. Радиология . 1984 Май. 151 (2): 333-6. [Медлайн].
Relja M. Лечение головной боли напряжения путем местного введения ботулотоксина. евро J Neurol . 1997. 4 (приложение 2): S71-S73.
Реля М.А. Лечение головной боли напряжения с помощью местного ботулотоксина: наблюдение через 1 год. Цефалгия . 2000. 20: 336.
Rengachary SS, Watanabe IS, Singer P. Влияние глицерина на периферический нерв: экспериментальное исследование. Нейрохирургия . 1983 г., 13 (6): 681-8. [Медлайн].
Рестелли Л., Мовилия П., Босси Л. Обезболивание после торакотомии: метод множественной блокады межреберных нервов [письмо]. Анестезиология . 1984 Сентябрь 61 (3): 353-4. [Медлайн].
Ридли М.Г., Кингсли Г.Х., Гибсон Т.Амбулаторная поясничная эпидуральная инъекция кортикостероидов при лечении радикулита. Br J Ревматол . 1988, 27 августа (4): 295-9. [Медлайн].
Robechhi A, Capra R. Lidrocortisone (composto F): prime esperienze cliniche in campo reumatologico. Мин. Средняя . 1952. 98: 1259.
Райан, доктор медицины, Тейлор, ТКФ. Лечение боли в поясничном нерве и корешке. Med J Aust . 1981. 2: 432.
Rydevik D, Holm S, Brown MD, et al.Питание корешков спинномозговых нервов: роль диффузии спинномозговой жидкости. Труды 30-го заседания Общества исследований ортопедии. 1984. 9: 276.
Saal JS, Franson RC, Dobrow R. Высокие уровни воспалительной активности фосфолипазы A2 при грыжах поясничного диска. Позвоночник . 1990 июл.15 (7): 674-8. [Медлайн].
Saper JR, Brandes J, Wrubel B, Dodick DW, DeGryse R, VanDenburgh AM. Эффективность профилактического лечения ботулиническим токсином типа А у мигрени с хронической ежедневной головной болью при чрезмерном употреблении обезболивающих от острой головной боли [аннотация].Представлено на 47-м ежегодном научном собрании Американского общества головной боли, Филадельфия, штат Пенсильвания, 18-20 июня 2005 г.
Schultz D в ASSIP, Мемфис, Теннесси. Неопределенный. 1-2 декабря.
Шварц М., Фройнд Б. Лечение височно-нижнечелюстных расстройств с помощью ботулотоксина. Клин Дж. Боль . 2002 ноябрь-декабрь. 18 (6 доп.): S198-203. [Медлайн].
Шварц М., Фройнд Б. Лечение височно-нижнечелюстных расстройств с помощью ботулотоксина. Клин Дж. Боль . 2002 ноябрь-декабрь. 18 (6 доп.): S198-203. [Медлайн].
Шаррок, NE. Переписка. J Bone Joint Surg . 1985. 67A: 981.
Шульман М. Лечение боли в шее с помощью эпидуральной инъекции стероидов в шейный отдел. Региональный анестез . 1986. 11:92.
Зильберштейн С.Д., Олесен Дж., Буссер М.Г. и др. Международная классификация заболеваний головной боли, 2-е издание (ICHD-II) – пересмотр критериев для 8.2 Головная боль от чрезмерного употребления лекарств. Цефалгия . 2005 июн.25 (6): 460-5. [Медлайн].
Серебро HR. Поясничная чрескожная фасеточная ризотомия. Позвоночник . 1990 15 января (1): 36-40. [Медлайн].
Слуйтер М. Чрескожные термические поражения в лечении боли в спине и шее. Радионические процедуры, серия . Берлингтон, Массачусетс: 1981.
Sluijter ME, McMillin JN, Emery ST et al. Внутридискальные стероиды.Проспективное двойное слепое клиническое испытание. Позвоночник . 1992. 17С: 172-75.
Snoek W, Weber H, Jorgensen B. Двойная слепая оценка экстрадурального метилпреднизолона при грыже поясничных межпозвонковых дисков. Acta Orthop Scand . 1977. 48 (6): 635-41. [Медлайн].
Sweet WH, Poletti CE, Macon JB. Лечение невралгии тройничного нерва и других лицевых болей ретрогассериальной инъекцией глицерина. Нейрохирургия . 1981 декабрь.9 (6): 647-53. [Медлайн].
Travell J, Simons D. Миофасциальная боль и дисфункция. Руководство по триггерной точке . Балтимор: Уильямс и Уилкинс; 1983.
Tsui JK, Eisen A, Stoessl AJ. Двойное слепое исследование ботулотоксина при спастической кривошеи. Ланцет . 1986, 2 августа (8501): 245-7. [Медлайн].
Tucker GT, Mather LE. Свойства, абсорбция и удаление местных анестетиков .2-е изд. 1988. 47-110.
Voller B, Sycha T, Gustorff B, et al. Рандомизированное двойное слепое плацебо-контролируемое исследование обезболивающих эффектов ботулинического токсина A. Neurology . 14 октября 2003 г. 61 (7): 940-4. [Медлайн].
Warfield CA. Переписка. J Bone Joint Surg . 1985. 67A: 980.
Васнер Г., Баконья М.М., Барон Р. Травматические невралгии: комплексные регионарные болевые синдромы (рефлекторная симпатическая дистрофия и каузалгия): клиническая характеристика, патофизиологические механизмы и терапия. Neurol Clin . 1998 16 ноября (4): 851-68. [Медлайн].
Уоткин Х. Боль в спине – комплексный подход в первичной медико-санитарной помощи. Acupunct Med . 2004 г., 22 (4): 203-6. [Медлайн].
МЫ ДВИГАЕМСЯ. Практические соображения по клиническому применению ботулинического токсина типа B: самостоятельное изучение непрерывного медицинского образования. Февраль 2002 г.
Ведель DJ, Уилсон ПР. Артрография шейного отдела позвоночника. Рег Анест .1985. 10: 7.
Уиллер AH. Хроническая ежедневная головная боль: от теории к терапии. Curr Rev Pain . 1999. 3 (6): 481-488. [Медлайн].
Уиллер AH. Терапевтическое применение ботулотоксина. Ам Фам Врач . 1997 г. 1. 55 (2): 541-5. [Медлайн].
Уиллер А.Х., Гулкасян П., Гретц СС. Рандомизированное двойное слепое проспективное пилотное исследование инъекции ботулинического токсина при рефрактерном, одностороннем, шейно-грудном, параспинальном, миофасциальном болевом синдроме. Позвоночник (Phila Pa 1976) . 1998, 1 августа, 23 (15): 1662-6; обсуждение 1667. [Medline].
Wheeler AH, Hanley EN Jr. Безоперационное лечение боли в пояснице. Остальное к восстановлению. Позвоночник . 1995 1 февраля. 20 (3): 375-8. [Медлайн].
Йейтс DW. Сравнение типов эпидуральных инъекций, обычно используемых при лечении боли в пояснице и радикулита. Rheumatol Rehabil . 1978 17 августа (3): 181-6. [Медлайн].
Юэ СК.Первоначальный опыт использования ботулотоксина А для лечения миофасциальной мышечной дисфункции. J Скелетно-мышечная боль . 1995. 3 (приложение 1): 22.
Zwart JA, Bovim G, Sand T. Головная боль напряжения: паралич височных мышц ботулиническим токсином. Головная боль . 1994 Сентябрь 34 (8): 458-62. [Медлайн].
Как выполняется блокада седалищного нерва?
Боль в пояснице – одна из самых серьезных медицинских проблем в мире.Это может проявляться по-разному и быть вызвано чем угодно – от травмы до болезни. Ишиас, серия болевых симптомов, является одним из наиболее частых факторов, вызывающих боли в пояснице. Это происходит в седалищном нерве, который тянется от поясничного отдела спины до икр. Если традиционные методы лечения не работают, врач попробует процедуру, называемую блокадой седалищного нерва. Эта процедура пытается заблокировать определенную сенсорную информацию от седалищного нерва до мозга. Таким образом можно уменьшить или полностью устранить боль в седалищном нерве.
Что такое ишиас и чем может помочь блокада седалищного нерва?Ишиас не считается медицинским диагнозом, это скорее набор болевых симптомов, которые часто указывают на основное заболевание. Эта боль возникает в седалищном нерве, который является самым большим нервом в организме человека. Он состоит из нервных окончаний, которые начинаются в пояснице, проходят через бедра и мышцы живота и проходят через ноги к основанию икры.
Боль, возникающая при этом заболевании, варьируется от легкой до сильной.Боль часто описывается как жгучая или острая, а не как болезненное или пульсирующее ощущение. К счастью, большинство случаев ишиаса решаются с помощью традиционных методов лечения, таких как НПВП, целенаправленные упражнения, а также терапия теплом и холодом. Однако вам следует немедленно обратиться за медицинской помощью, если вы почувствуете слабость в конечностях, онемение бедер или потерю контроля над кишечником или мочевым пузырем.
Симптомы ишиасаСимптомы ишиаса довольно хорошо известны, и их гораздо легче определить, чем многие другие состояния с хронической болью.Основным признаком ишиаса является боль, которая распространяется от поясницы к ягодицам и вниз по задней части единственной ноги. К другим признакам, которые следует учитывать при диагностике ишиаса, относятся:
- Слабость в ногах или стопах
- Жжение в седалищном нерве
- Боль в задней части ноги, усиливающаяся при сидении
- Стреляющая боль, мешающая стоять
Поскольку седалищный нерв очень большой, он уязвим для различных травм.Любое повреждение седалищного нерва может вызвать ишиас, однако большинство повреждений происходит в области поясничного отдела позвоночника. Некоторые из наиболее распространенных форм травм включают:
- Грыжа межпозвоночного диска
- Дегенеративная болезнь диска
- Стеноз позвоночного канала
- Опухоли позвоночника
- Остеопороз и компрессионные переломы
Блокада седалищного нерва – это многофункциональный вариант лечения.Он служит для облегчения боли для пациента, а также действует как диагностический инструмент, помогающий найти первопричину этой боли. Поскольку седалищный нерв настолько велик, существует множество различных областей, в которые можно эффективно вводить инъекции, включая бедра, колени и ягодицы.
Процедура блокады седалищного нерва снимает боль, отключая болевые сигналы, исходящие от поврежденных нервов. По сути, он предотвращает попадание болевого сигнала в позвоночник или мозг из пораженного места.
Что нужно знать перед процедуройПеред блокадой седалищного нерва требуется минимальная подготовка. Если вы хотите получить успокоительное во время операции, что не требуется, вам потребуется, чтобы кто-то отвез вас домой, а также вы не должны есть и пить за шесть часов до процедуры. В противном случае применяются стандартные методы, например, необходимо надеть халат и попросить сходить в туалет перед началом процедуры.
Перед началом процедуры на место инъекции накладывается местный анестетик.После того, как онемение завершится, медсестра поместит вас на живот, спину или бок в зависимости от места инъекции. Затем врач вводит иглу в эту область под рентгеноскопическим контролем (прямой рентген).
Затем вводится контрастный красительдля проверки правильности размещения иглы, а также правильного распределения лекарства. Если врач доволен размещением, он или она введет анестетик. Если в области сильного воспаления, к анестетику можно добавить кортикостероид.
Как только инъекция сделана, боль наступает практически сразу. Если обезболивание не наступает, возможно, потребуются дополнительные инъекции. Другой альтернативой является то, что основная причина не связана с седалищным нервом, что является одним из способов, которым это лечение помогает диагностировать фактическое состояние.
Когда действие местного анестетика проходит через несколько часов, боль может вернуться. На следующий день или два также может появиться болезненность вокруг места инъекции. Общее облегчение боли обычно длится от одной до двух недель, но в некоторых случаях оно может быть постоянным.При отсутствии осложнений пациент сможет вернуться к своему обычному образу жизни в течение 24 часов.
Риски и побочные эффектыБлокада седалищного нерва считается безопасным и эффективным методом лечения ишиаса. Даже в этом случае все медицинские процедуры сопряжены с риском. Некоторые из наиболее распространенных побочных эффектов включают:
- Болезненность в месте укола
- Тошнота, головные боли и рвота
- Неожиданное распространение лекарства
- Лечение неправильного нерва, если они расположены близко друг к другу
Есть и другие побочные эффекты, такие как инфекция и кровотечение, но они встречаются гораздо реже.В целом, блокада седалищного нерва сопряжена с относительно небольшим риском и может обеспечить немедленное облегчение. Это отличный вариант для тех, кто испытывает боль в седалищном нерве, особенно перед серьезной операцией.
Что для вас ишиас и что вы делаете, чтобы справиться с болью?
Получайте обновления по электронной почте бесплатно!
Еженедельные обновления об условиях, методах лечения и обезболивающих.
Спасибо за подписку.
Что-то пошло не так.
Нет спама. Отпишитесь в любое время.
Комментарии закрыты.
Блокады бедренного и седалищного нерва под контролем УЗИ | BJA Education
Блокада бедренного и седалищного нерва под контролем ультразвука является полезным дополнением для послеоперационной анальгезии и лечения боли в конечностях после ампутации.
Использование ультразвука дает несколько преимуществ, включая более быстрое начало и снижение дозы местного анестетика.
Знание ультразвуковой анатомии необходимо для определения структур, и для этого требуется соответствующая подготовка.
Одноразовые блокады бедренной кости и седалищного нерва просты в исполнении, но обеспечивают обезболивание в течение ограниченного времени, которое можно преодолеть, выполняя непрерывные периневральные инфузии.
Режимы инфузии местных анестетиков следует тщательно титровать для достижения адекватного обезболивания и предотвращения нежелательных побочных эффектов.
Введение
Эффективная и продолжительная анальгезия при обширных операциях на нижних конечностях может быть достигнута с помощью блокады нижних конечностей и периневральных катетерных инфузий. Точное размещение иглы и доставка лекарства – ключ к успеху при блокаде нерва.
Использование ультразвука может способствовать более быстрому возникновению блока 1,2 и увеличению продолжительности блока, 3 с дополнительными преимуществами в виде уменьшения дозировки лекарства и снижения частоты токсичности местных анестетиков. 4,5 Уменьшение процедурной боли и лучшее удовлетворение пациентов также было продемонстрировано с помощью блокады подколенного седалищного нерва под контролем УЗИ. 6
Тем не менее, с новыми технологиями, такими как ультразвук, важно сохранить основные принципы, общие для всех техник регионарной анестезии. Поскольку соответствующая анатомия и иннервация были рассмотрены в предыдущих статьях, 7 , эта статья направлена на описание ультразвуковой анатомии; техника выполнения основных блокад нижних конечностей под ультразвуковым контролем и постановки периневральных катетеров.В статье речь пойдет о непрерывной и однократной блокаде бедренного и седалищного нерва под ультразвуковым контролем.
Успешное применение регионарной анестезии требует знания сенсорного распределения нервов, окружающей их анатомии, поверхностных ориентиров и возможных анатомических вариаций.
Нервная иннервация костей и суставов происходит от всех окружающих нервов.
Соблюдение асептики и проверка правильного участка или стороны операции и ее документации являются обязательными.
Общие положения
Основное оборудование включает ультразвуковой аппарат с линейным высокочастотным датчиком (8–12 МГц) для бедренной кости и изогнутой решеткой; низкочастотный зонд (3–9 МГц) для визуализации седалищного нерва, стандартные изолированные иглы для регионарной блокады или набор катетеров, чистящий раствор и губки; лидокаин для местной инфильтрационной анестезии, иглы для подкожных инъекций, стерильные крышки для ультразвуковых датчиков, окклюзионные повязки, гель для ультразвука, 30 мл шприцы с местным анестетиком (LA), с / без раствора декстрозы, нервный стимулятор и стерильные перчатки.
Блокада бедренного нерва под контролем УЗИ
Показания
Блокада бедренного нерва с периневральной инфузией или без нее обеспечивает постоянное облегчение боли после операции по замене коленного сустава, переломов диафиза бедренной кости и трансплантатов кожи с передней поверхности бедра. Он также может быть полезным обезболивающим средством при переломах шейки бедра.
Ультразвуковая анатомия и методика нервной блокады
Пациент располагается на спине с оператором с правой стороны для блоков с обеих сторон и наоборот для оператора-левши.Аппарат УЗИ должен быть размещен на противоположной стороне так, чтобы линия обзора оператора, игла и экран находились на прямой линии.
Бедренную артерию пальпируют за серединой паховой связки и устанавливают глубину изображения 3–5 см, а линейный высокочастотный (8–12 МГц) датчик следует поместить перпендикулярно направлению бедренного нерва. Медиально-латеральные скользящие движения датчика помогают визуализировать пульсирующую бедренную артерию. Структуры, которые можно визуализировать, – это подвздошная фасция, бедренная артерия, а непосредственно под ней и латеральнее – бедренный нерв в клиновидном пространстве (рис.1). Бедренный нерв обычно гиперэхоген и лежит в борозде подвздошно-поясничной мышцы внизу. Бедренный нерв может демонстрировать анизотропное (зависимое от направления) поведение, и небольшой угол наклона датчика в краниальном или каудальном направлении может помочь в визуализации нерва. Другие визуализируемые структуры включают дистальные отделы общей бедренной артерии на поверхностную и глубокую бедренную артерии и сжимаемую бедренную вену, расположенную ниже медиально по отношению к пульсирующей бедренной артерии. Несмотря на относительно поверхностное расположение бедренного нерва, визуализация иногда может быть затруднена.Это может быть из-за анатомических изменений, таких как проксимальный отдел нерва, или из-за подобной эхогенности окружающих тканей. Использование стимулятора периферических нервов в сочетании с ультразвуком может предоставить дополнительную информацию и подтвердить расположение нерва в этой ситуации.
Рис. 1
Ультразвуковая анатомия плоскостной блокады бедренного нерва в верхней части бедра. FL, широкая фасция; FI, fasia iliaca; FN, бедренный нерв; FA, бедренная артерия; FV, бедренная вена; ИЛПСМ, подвздошно-поясничная мышца; ПМ, грудная мышца.Желтая линия указывает путь иглы.
Рис. 1
Ультразвуковая анатомия плоской блокады бедренного нерва в верхней части бедра. FL, широкая фасция; FI, fasia iliaca; FN, бедренный нерв; FA, бедренная артерия; FV, бедренная вена; ИЛПСМ, подвздошно-поясничная мышца; ПМ, грудная мышца. Желтая линия указывает путь иглы.
Для проведения блока обнажается и дезинфицируется паховая область. Как только бедренный нерв идентифицирован, делают кожный волдырь из LA и иглу с фасеточным наконечником вводят в плоскость или вне плоскости ультразвукового зонда.При использовании любого из подходов производится прокалывание широкой фасции и подвздошной фасции, что часто ощущается как двойной щелчок (дополнительное видео S1). При использовании PNS близость кончика иглы к бедренному нерву определяется сокращениями четырехглавой мышцы и движением надколенника в ответ на электрический ток от 0,2 до 0,5 мА. Когда игла визуализируется рядом с нервом, для подтверждения размещения иглы можно использовать тестовую дозу 1 мл гидролокации. Если распространение ЛП не визуализируется и на поршень шприца ощущается повышенное давление, иглу следует переставить, поскольку это может указывать на внутриневральное введение иглы.Ответственность за инъекцию часто возлагается на помощника медсестры, а не на оператора, хотя все чаще появляются новые устройства, предлагающие объективное измерение давления. Нервные волокна, снабжающие колено и надколенник, обычно расположены на латеральной стороне бедренного нерва и, таким образом, распространения LA в задне-латеральном или переднебоковом направлении достаточно для успеха этого блока.
Бедренный блок непрерывный
Бедренная периневральная катетеризация и инфузия местного анестетика длительного действия – распространенные средства длительного обезболивания после замены коленного сустава и ампутации выше колена.Общая доза местного анестетика варьируется в зависимости от индивидуальных требований пациента, таких как возраст, пол и сопутствующие заболевания. 8,9
Техника
Нестимулирующий или стимулирующий катетер может быть вставлен как в плоскости, так и вне плоскости. В нашем центре используются стимулирующие катетеры, о которых будет рассказано здесь. Для облегчения выравнивания и продвижения катетера можно использовать доступ вне плоскости. Однако подход в плоскости дает преимущество туннелирования и помогает стабилизировать катетер, особенно если нерв расположен поверхностно.По этой причине этот подход остается нашим предпочтительным. Процедура может быть выполнена в три этапа: Это помогает уменьшить технические проблемы, возникающие в послеоперационном периоде, включая утечку катетера, отсоединение, закупорку и случайное удаление медперсоналом.
Установка иглы Touhy как для одноразового блока, затем создание небольшого гидропространства с помощью инъекции 5 мл 5% -ной декстрозы.
Катетер, прикрепленный к нервному стимулятору, вводится через иглу примерно на 5 см за кончик, сохраняя сокращение надколенника.Иногда требуются повторные попытки для оптимизации позиции. Однако есть практические трудности с проведением этой процедуры, так как ультразвуковая визуализация катетера очень сложна для одного оператора. Если ассистент держит ультразвуковой датчик, катетер можно будет легче визуализировать, проходя в гидропространстве, и при необходимости подтвердить положение кончика иглы путем введения небольших аликвот воздуха объемом 1 мл.
Затем катетер прикрепляют к коже с помощью хирургического клея и фиксатора катетера, затем покрывают прозрачной стерильной повязкой, скрепленной лентой с четырех сторон, образуя центральное окно.Туннелирование катетера часто бывает эффективным для предотвращения технической неисправности катетера.
Бедренная блокада, средство и дозировка
Два широко используемых агента LA в Великобритании – это ропивакаин и левобупивакаин. Оба являются хиральными агентами, которые обладают меньшей системной токсичностью, чем бупивакаин. Тем не менее, эффективность и побочные эффекты обоих препаратов напрямую связаны с блокадой натриевых и калиевых каналов, и поэтому каждое отдельное лечение должно учитывать максимальную разрешенную дозу, возраст, сопутствующие заболевания, расположение блока и использование препарата. адреналин, хотя последний обычно не используется при блокаде нижних конечностей.
Традиционно масса местного анестетика определяет эффективность и продолжительность регионарной блокады. Однако применение ультразвукового контроля позволило очень близко приблизить кончик иглы к нерву, и недавние исследования изучали относительное влияние концентрации и объема на эффективность регионарной блокады. В отличие, например, от исследований межкаленовых блоков, 10 , которые были сосредоточены на минимизации объема инъекции для уменьшения побочных эффектов (например,грамм. диафрагмальный парез), исследования блокады бедренной кости 11 были сосредоточены на снижении концентрации местного анестетика в попытке обеспечить удовлетворительную анальгезию с минимальной моторной блокадой. Наша собственная практика бедренной блокады для артропластики коленного сустава, основанная на результатах клинических испытаний, заключается в введении болюса 20 мл ропивакаина (0,16%), приготовленного из четырех пятых разведения коммерческих 0,2% препаратов ропивакаина с использованием стерильного физиологического раствора. . Преимущество такой низкой концентрации состоит в том, что она обеспечивает глубокую анальгезию, позволяя поднять прямую ногу в ближайшем послеоперационном периоде, способствуя ускоренному восстановлению и превосходному обезболиванию.Не существует существенных доказательств относительной эффективности ропивакаина и левобупивакаина при однократной блокаде бедренной кости для послеоперационного обезболивания. Наш опыт показывает, что 0,16% левобупивакаин столь же эффективен, но с большей вероятностью связан с ограничением подъема прямой ноги у некоторых пациентов.
Периневральная инфузия начинается через 7-8 часов после бедренного болюса, чтобы подтвердить регресс позвоночника, оценить боль, проверить сгибание и разгибание колена, а также поднять прямую ногу.После этого медперсонал можно побудить к мобилизации пациента, как только он будет поднимать прямую ногу. В настоящее время хорошо проведенная блокада бедренной кости с использованием 0,16% ропивакаина ассоциируется с облегчением боли при движении в соответствии с оценкой боли по визуальному аналогу между 15 и 30 мм. Прорывная боль обычно свидетельствует о плохой блокаде. Стоит попробовать такие лекарства, как 5 мл 0,2% ропивакаина, но наши наблюдения показывают, что чем выше масса ропивакаина, тем больше склонность к моторному блоку.Наша рекомендация – вернуть пациента в режим выздоровления и повторить блокаду бедренной кости. Наш опыт и текущие исследования инфузий бедренной кости показывают: (i) инфузия левобупивакаина связана с более длительным обезболиванием до момента спасения по сравнению с ропивакаином; (ii) ропивакаин, вероятно, имеет лучший сенсорный и моторный профиль; (iii) более молодые пациенты имеют большее сенсорное / моторное разделение; и (iv) после установления моторного блока реверсирование происходит очень медленно и занимает несколько часов.
Таким образом, в свете этих наблюдений наш подход состоит в том, чтобы максимально предотвратить боль. Таким образом, доза ропивакаина сводится к минимуму и сохраняется моторный блок. Наша стандартная инфузионная концентрация ропивакаина составляет 0,04% со скоростью от 4 до 5 мл ч -1 , но снижается до 0,03% или даже 0,02% в зависимости от возраста и пола, чтобы уменьшить или предотвратить моторный блок. Например, пациенты мужского пола младше 60 лет получают 0,04% ропивакаина, тогда как пациенты женского пола> 75 лет получают 0.02% ропивакаин. Перед физиотерапией, чтобы оптимизировать обезболивание, но в то же время учесть степень подъема прямой ноги, мы увеличиваем дозу 0,2% ропивакаина от 1 до 4 мл. Это обеспечивает более индивидуальный подход к терапии боли.
В альтернативных режимах инфузии используются более высокие концентрации ропивакаина 0,1–0,2% при скорости инфузии 5 мл ч -1 , хотя может возникнуть степень моторного блока. Хотя система, управляемая пациентом, может показаться идеальной, лучшая комбинация инфузии и спасательной концентрации еще не определена.
Блокада седалищного нерва
Показания
Блокада седалищного нерва обеспечивает послеоперационное обезболивание после ампутации ниже колена, замены коленного сустава, операций на стопе и голеностопном суставе.
УЗИ анатомии
При сканировании пациент лежит блокируемой стороной вверх, частично согнув бедро и колено. С помощью криволинейного низкочастотного зонда 3–9 МГц сначала проводится сканирование подколенной ямки для выявления отдельных большеберцовых и подколенных нервов, лежащих поверхностно и кзади от подколенной артерии (рис.2). Перемещение зонда в проксимальном направлении сближает два нерва, образуя седалищный нерв в переменной точке над подколенной складкой. Более проксимально, за пределами подколенной ямки, седалищный нерв часто трудно визуализировать, но он виден в средней части бедра как овальная структура с отчетливыми пучками с тонкой линией, разделяющей каждый нерв (рис. 3). Он лежит в складке между двуглавой мышью бедра латерально и полусухожильной и полуперепончатой мышцами медиально. По направлению к подъягодичной области (рис.4) седалищный нерв обычно меняет форму с круглой на треугольную или плоскую. Глубина седалищного нерва в подъягодичной области составляет примерно 4 см.
Рис. 2
Ультразвуковая анатомия седалищного нерва в подколенной ямке. POST, задний; ANT, передний; MED, средний; LAT, боковой; TIB N, большеберцовый нерв; C FIB N, общий малоберцовый нерв; ПА, подколенная артерия; ПВ, подколенная вена; ST / SM, полуперепончатая / полусухожильная мышца; BF, двуглавая мышца бедра.
Рис. 2
Ультразвуковая анатомия седалищного нерва в подколенной ямке.POST, задний; ANT, передний; MED, средний; LAT, боковой; TIB N, большеберцовый нерв; C FIB N, общий малоберцовый нерв; ПА, подколенная артерия; ПВ, подколенная вена; ST / SM, полуперепончатая / полусухожильная мышца; BF, двуглавая мышца бедра.
Рис. 3
Ультразвуковая анатомия седалищного нерва (SCIATIC N) на уровне нижней части середины бедра. SM / ST, полуперепончатая / полусухожильная мышца; BF, двуглавая мышца бедра.
Рис. 3
Ультразвуковая анатомия седалищного нерва (SCIATIC N) на уровне нижней части середины бедра.SM / ST, полуперепончатая / полусухожильная мышца; BF, двуглавая мышца бедра.
Рис. 4
Ультразвуковая анатомия седалищного нерва (SCIATIC N) блокада (подъягодичный доступ). POST, задний; ANT, передний; MED, средний; LAT, боковой; GM, большая ягодичная мышца; ST, полусухожильная; QF, quadratus femoris; GT – большой вертел; IT, седалищный бугорок.
Рис. 4
Ультразвуковая анатомия седалищного нерва (SCIATIC N) блокада (подъягодичный доступ). POST, задний; ANT, передний; MED, средний; LAT, боковой; GM, большая ягодичная мышца; ST, полусухожильная; QF, quadratus femoris; GT – большой вертел; IT, седалищный бугорок.
Техника нервной блокады
Преимущество предоперационного сканирования заключается в том, что для седалищной блокады можно выбрать анатомическую область с наилучшей видимостью. Хороший контраст между нервом и окружающей тканью дает анестезиологу лучшую возможность быстро и эффективно провести хорошую регионарную анестезию без многократных попыток введения иглы или непреднамеренного повреждения нерва. Традиционные ориентиры могут не обеспечивать лучших ультразвуковых изображений, поэтому требуется более гибкий подход.Действительно, точка лучшей ультразвуковой видимости нервов часто находится в средней части бедра. При подколенной, средней части бедра или подъязычной блокаде введение блокирующей иглы с фасеточным концом предпочтительнее в нашем центре, поскольку это минимизирует расстояние между кожей и нервом и снижает вероятность блокады одного нерва. В сочетании с PNS инверсия голеностопного сустава связана с большей эффективностью блокады, поскольку блокирующая игла стимулирует как общий малоберцовый нерв (иннервирующий переднюю большеберцовую мышцу), так и большеберцовый нерв (иннервирующий заднюю большеберцовую мышцу).При сканировании седалищного нерва часто можно увидеть небольшую трещину, разделяющую большеберцовый и общий малоберцовый компоненты. Как и в случае с методами стимуляции нервов, размещение местного анестетика между каждым нервом обеспечивает наилучшее качество блокады. Таким образом, наш подход состоит в том, чтобы идентифицировать трещину между каждым нервом и использовать тестовые дозы 1 мл гидролокации, чтобы открыть трещину с помощью гидростатического давления, а затем ввести местный анестетик в плоскости между нервами (дополнительное видео S2). Эта процедура повторяется на противоположном конце трещины и обеспечивает распространение между и вокруг обоих нервов.
Седалищный блок сплошной
Периневральная катеризация седалищного нерва и инфузия местных анестетиков длительного действия – распространенные средства длительного обезболивания после ампутации ниже и выше колена.
Техника
Подобно периневральной катетеризации бедренной кости, комбинация ультразвукового контроля со стимуляцией нерва может обеспечить оптимальное расположение кончика катетера. Используя внеплоскостной доступ в подъягодичном или срединном отделах бедра, вводится короткая игла Туохи, стимулирующая скос, и вводится 5% декстроза для создания гидропространства между большеберцовой и общей малоберцовой нервами.Поддерживая стимуляцию, катетер вводят проксимально через иглу Туохи и выбирают положение от 5 до 10 см в периневральном пространстве, соответствующее оптимальному току. В качестве альтернативы, если используются нестимулирующие катетеры, зонд можно повернуть на 90 °, чтобы визуализировать введение катетера в плоскости и распространение агента LA рядом с нервом.
Ишиас дозирующий
Выбор местного анестетика и вводимой дозы зависит от типа операции.Например, для артропластики коленного сустава требуется низкая концентрация 20 мл ропивакаина (0,16%) для блокады седалищного нерва на 12–16 часов. С другой стороны, для облегчения боли после операции по ампутации выбор местного анестетика не имеет значения, поскольку сенсомоторное разделение не является проблемой. Тем не менее, концентрация местного анестетика как в виде болюса, так и внутри инфузии должна быть достаточно высокой, чтобы обеспечить длительное обезболивание. Обычно болюс 0,375–0,5% с последующей инфузией 0.Инфузия 2–0,25% левобупивакаина или 0,2% ропивакаина в дозе 5 мл ч -1 с болюсом 5 мл, контролируемым пациентом, ч -1 обеспечит хорошее обезболивание.
Дополнительные материалы
Дополнительные материалы доступны в Интернете в разделе «Повышение квалификации в области анестезии, интенсивной терапии и боли».
Декларация интересов
Не объявлено.
Список литературы
1,,,,,.Ультразвуковой контроль улучшает эффективность блокады седалищного нерва подколенной ямки
,Reg Anesth Pain Med
,2008
, vol.33
(стр.259
–65
) 2,,,,.Ультразвук повышает вероятность успешной блокады большеберцового нерва на голеностопном суставе
,Reg Anesth Pain Med
,2009
, vol.34
(стр.256
–60
) 3“ и др.Ультрасонографическое руководство при блокаде седалищного и бедренного нервов у детей
,Br J Anaesth
,2007
, vol.98
(стр.797
–801
) 4“ и др.Минимальные объемы местного анестетика при блокаде седалищного нерва: оценка ED99 у добровольцев
,Br J Anaesth
,2010
, vol.104
(стр.239
–44
) 5“ и др.Минимальный объем местного анестетика при блокаде периферического нерва: новый метод измерения нервов под контролем УЗИ
,Reg Anesth Pain Med
,2009
, vol.34
(стр.242
–6
) 6“ и др.Ультразвук в сравнении с техникой множественных инъекций со стимуляцией нерва при блокаде заднего подколенного седалищного нерва
,Анестезия
,2009
, vol.64
(стр.638
–42
) 7,.Дистальные блокады нерва нижней конечности
,Contin Educ Anaesth Crit Care Pain
,2005
, vol.5
(стр.166
–70
) 8“ и др.Влияние различной концентрации и объема местного анестетика на длительную блокаду подколенного седалищного нерва: двухцентровое рандомизированное контролируемое исследование
,Anesth Analg
,2008
, vol.107
(стр.701
–7
) 9“ и др.Послеоперационная анальгезия после операции на колене: сравнение трех различных концентраций ропивакаина для непрерывной блокады бедренного нерва
,Anesth Analg
,2007
, vol.105
(стр.256
–62
) 10,,, et al.Ультразвук снижает минимальный эффективный объем местного анестетика по сравнению со стимуляцией периферических нервов при интерскаленовой блокаде
,Br J Anaesth
,2011
, vol.106
(стр.124
–30
) 11“ и др.Определение ЕС50 левобупивакаина для периневральной инфузии бедренной кости и седалищного нерва после тотального эндопротезирования коленного сустава
,Br J Anaesth
,2009
, vol.102
(стр.528
–33
)© Автор [2013]. Опубликовано Oxford University Press от имени Британского журнала анестезии. Все права защищены. Для получения разрешений, пожалуйста, напишите: журналы[email protected]
Блокада седалищного нерва – Врач боли
Что такое блокада седалищного нерва? Вы страдаете от боли, которая распространяется от поясницы к ягодицам и ногам? Если это так, возможно, вы страдаете ишиасом, и блокада седалищного нерва может помочь облегчить вашу боль.Седалищный нерв – самый большой нерв в организме, идущий от таза через бедра и ягодицы вниз по задней части каждой ноги. Седалищный нерв передает сенсорную информацию от ног к спинному мозгу.Он также обеспечивает моторный контроль нижних конечностей. Седалищный нерв состоит из множества нервных пучков. Когда эти нервы сдавливаются, это может привести к:
- Боль в поясничном отделе позвоночника
- Боль в ногах и стопах
- Онемение
- Покалывание
- Горение
- Ощущения «иголки»
- Судороги
- Слабость мышц
Блокада седалищного нерва – это малоинвазивная процедура, которая может быть предложена пациентам, которые страдают от сильной изнурительной боли в седалищном нерве, или тем, кто продолжает страдать от неослабевающей боли, несмотря на попытки консервативных методов лечения.Блокада седалищного нерва блокирует передачу сенсорной информации от нижних конечностей к спинному и головному мозгу. Блокирование передачи информации помогает уменьшить или устранить боль в седалищном нерве.
Что такое радикулит? Боль в седалищном нерве также известна как радикулит или радикулопатия нижних конечностей. В своей наиболее тяжелой форме он известен как синдром конского хвоста и требует неотложной медицинской помощи. Ишиас характеризуется слабостью или сенсорными изменениями в седалищном нерве, обычно затрагивающими только одну сторону тела.Отличительным признаком ишиаса является боль, которая исходит из нижней части спины в ягодицы, а затем по задней части ноги.Ишиас обычно возникает, когда грыжа межпозвоночного диска сдавливает часть нерва. Каждый позвонок в позвоночнике разделяют диски, которые смягчают и уменьшают любое воздействие, которое получает позвоночник. Эти мягкие поддерживающие диски имеют тенденцию к грыже или выдавливанию назад через внешний сегмент диска и близлежащие связки. Чаще всего это происходит как дегенеративное состояние в результате старения.Хотя грыжа межпозвоночного диска может не вызывать симптомов, она может раздражать соседние нервы при физическом контакте или попадании едких веществ непосредственно на нервы.
Ишиас также может быть вызван другими состояниями, поражающими позвоночник, в том числе:
- Костные шпоры
- Стеноз позвоночного канала или сужение позвоночного канала
- Артрит, другое дегенеративное болевое состояние
- Сдавление корешка нерва
В редких случаях нерв может сдавливаться опухолью и вызывать боль.Беременность также может вызвать боль в седалищном нерве.
Боль, связанная с ишиасом, различается по степени тяжести и может варьироваться от легкой до сильной. В тяжелых случаях ишиас может привести к:
- Тяжелое поражение нерва
- Недержание мочевого пузыря
- Недержание кишечника
- Слабость нижних конечностей
- Глубокая потеря чувствительности
Большинство случаев ишиаса разрешается с помощью консервативных методов лечения, включая холодные и горячие компрессы, физиотерапию, упражнения для лечения ишиаса и лекарства, отпускаемые без рецепта.Однако некоторые пациенты продолжают страдать от боли в седалищном нерве даже при консервативном лечении.
В следующем видео с сайта PainDoctor.com более подробно рассказывается о радикулите и возможных вариантах его лечения.
Как диагностируется радикулит? Ишиас диагностируется врачом, например, врачом-болеутоляющим. Врач проведет физическое обследование, чтобы оценить болезненность определенных участков позвоночника, а также оценить различные ограничения движения нижних конечностей.Врач по обезболиванию может также назначить рентгенологическое исследование для подтверждения своего диагноза. Это может включать:
- Рентгеновские снимки
- КТ
- МРТ
- Сканы костей
В настоящее время МРТ является предпочтительным методом визуализации для визуализации хронической боли в спине. Они особенно полезны перед проведением каких-либо процедур.
Как выполняется блокада седалищного нерва? У болеутоляющих есть несколько методов, которые они могут использовать для воздействия на пучок седалищных нервов из-за его большого размера.Эти методы включают:- Боковой подколенный доступ
- Среднебедренный доступ
- Подъягодичный доступ
- Задний подколенный доступ
Процедура блокады седалищного нерва заключается в введении кортикостероида рядом с периферическим нервом, а не непосредственно в корешок нерва.
Перед процедурой используется местный анестетик для обезболивания ткани в месте инъекции. Как только область онемеет в достаточной степени, врач-болеутоляющий вводит небольшую иглу в желаемую область под рентгеноскопическим контролем.Затем вводится контрастный краситель, чтобы обеспечить правильное размещение иглы и правильное распределение лекарства. После подтверждения правильности установки иглы врач введет анестетик. Кортикостероиды могут быть добавлены к инъекции в областях, где есть значительное воспаление.
Блокада седалищного нерва выполняется относительно быстро, и эффект обезболивания, который вы испытываете, может начаться почти сразу после инъекции. После завершения процедуры пациентов переводят в зону восстановления, где в течение одного-двух часов наблюдают за побочными реакциями.Для пациентов, у которых не наблюдается значительного снижения уровня боли после процедуры, эффекты могут усиливаться после нескольких повторных инъекционных процедур.
Процедуры по блокаде седалищного нерва считаются безопасным и эффективным методом лечения боли в седалищном нерве; однако, как и с любой другой медицинской процедурой, с этим лечением связаны риски. Наиболее частые побочные эффекты:
- Болезненность места инъекции после процедуры
- Тошнота
- Рвота
- Головная боль
Редкие побочные эффекты включают кровотечение и инфекцию.Если вы испытываете какие-либо симптомы инфекции – лихорадку или сильную непрекращающуюся боль – немедленно обратитесь к врачу.
Заболевания, связанные с блокадой седалищного нерва Блокада седалищного нерва может быть эффективным вариантом лечения пациентов, страдающих хронической сильной болью в седалищном нерве, не поддающейся консервативным методам лечения. Ишиас часто трудно диагностировать, поскольку симптомы часто совпадают с другими травмами поясницы. Часто пациенты могут идентифицировать произошедшее событие, которое могло спровоцировать боль в седалищном нерве.Эти события могут включать в себя поскользнулся и падение, автомобильную аварию или другие острые травмы.Однако следует отметить, что не все случаи боли в седалищном нерве связаны с острыми событиями. Исследования показали, что существует ряд характеристик, которые увеличивают риск возникновения боли в седалищном нерве, в том числе:
- С возрастом
- Ожирение
- Профессии, связанные с повторяющимися скручиваниями, поднятием тяжестей или длительным вождением
- Длительное сидение
- Диабет
Перед проведением блокады седалищного нерва пациентам рекомендуется попробовать консервативные варианты домашнего лечения, включая лед, тепло, специальные упражнения, а также безрецептурные обезболивающие и противовоспалительные препараты.Если эти методы лечения не дают результатов, блокада седалищного нерва может быть идеальным вариантом лечения, так как было показано, что они эффективны для уменьшения боли в седалищном нерве в нижних конечностях. Блокада седалищного нерва также может быть полезной для пациентов, которые испытывают нежелательные побочные эффекты от традиционных обезболивающих.
Заключение Блокада седалищного нерва – эффективный вариант лечения пациентов, страдающих хронической сильной болью в седалищном нерве, не поддающейся консервативным методам лечения.Блокада седалищного нерва нехирургическая и сопряжена с небольшим риском. Кроме того, они также обеспечивают почти немедленное облегчение боли пациентам. Блокада седалищного нерва – идеальный вариант, который можно предложить пациентам перед рассмотрением операции по облегчению боли седалищного нерва.Если вы страдаете от боли, связанной с ишиасом, и исчерпали другие варианты лечения, блокада седалищного нерва может стать отличным вариантом для уменьшения боли и возвращения к жизни. Чтобы найти в вашем районе врача, выполняющего блокаду седалищного нерва, нажмите кнопку ниже.
Список литературы- Chen L, Wang Q, Shi K, Liu F, Liu L, Ni J, Fang X, Xu X. Влияние лидокаина, используемого в седалищном нерве, на фармакодинамику и фармакокинетику ропивакаина в седалищном нерве в сочетании с блокадой поясничного сплетения: двойное слепое рандомизированное исследование. Basic Clin Pharmacol Toxicol. 2013; 112 (3): 203-8.
- Cuvillon P, Reubrecht V, Zoric L, Lemoine L, Belin M, Ducombs O, Birenbaum A, Riou B., Langeron O. Сравнение продолжительности блокады подъягодичного седалищного нерва у пациентов с диабетом 2 типа и без диабета. Br J Anesth. 2013; 110 (5): 823-30.
- Ло Д., Ван X, Хе Дж. Сравнение между блокадой острого давления седалищного нерва и акупрессурой: методология, обезболивание и задействованный механизм. J Исследование боли. 2013; 6: 589-593.
- Ponde V, Desai AP, Shah D.