Операция замена коленного сустава отзывы: Отзывы 370 пациентов о центре травматологии, ортопедии и эндопротезирования в Смоленске
Отзывы | ortoped-klinik.com
Site structure: Отзывы / FeedbackВсем доброго здоровья! Меня зовут Альфия, мне 46 лет, полтора года назад в результате травмы я сломала тазобедренный сустав, и мне была сделана операция по синтезу бедра. К сожалению, в процессе операции была занесена инфекция и впоследствии у меня развились осложнения в виде некроза и разрушения головки сустава.
А это постоянные сильные боли, невозможность нормально передвигаться, общее состояние угнетения и депрессии. Близкие Друзья, которые уже бывали в Гелен-Клиник, посоветовали нам с супругом обратиться туда за консультацией, что мы и сделали.
Консультационные услуги были оказаны клиникой совершенно
бесплатно, а после ознакомления с результатами рентгеновских снимков и
моей длинной историей болезни, врач рекомендовал нам провести операцию
в два этапа – сначала артроскопию, а потом протезирование. Стоимость
обеих операций была рассчитана приблизительно, но забегая вперед скажу,
что в итоге мы заплатили намного меньше, чем ожидали (конечно, нас это
приятно удивило). Мы с мужем заранее записались на прием к врачу,
договорились о встрече с представителем Гелен-Клиник Марией и
отправились в далекую Германию.
Мы с мужем заранее записались на прием к врачу,
договорились о встрече с представителем Гелен-Клиник Марией и
отправились в далекую Германию.
Надо сказать, что Фрайбург – небольшой городок, и о существовании данной ортопедической клиники знают многие его жители, в чем мы убедились, поселившись в небольшом отеле недалеко от Гундельфингена.
В первый же день визита мы познакомились с Марией – нашей бывшей соотечественницей, которая во многом помогла мне лично справиться с тревогой и страхом перед будущим. Всегда внимательна, добра и улыбчива, она помогала с переводом, сопровождала меня до и после всех обследований и операций, находила слова, чтобы приободрить и даже хотела сварить и принести мне борщ, когда я лежала в больнице.
Теперь о самой клинике и проведенных операциях.
Г елен-Клиник по-существу можно сравнить с небольшими частными клиниками, которых сейчас достаточно много в любом региональном или административном центре России.
В то же время, далеко не каждая
российская клиника может похвастаться таким высокопрофессиональным
составом оперирующих докторов. Каждый из них имеет ученую степень, но
это не главное.
Каждый из них имеет ученую степень, но
это не главное.
Залогом успешно проведенных операций, на мой взгляд, является не только высокая квалификация хирургов, анастезиологов и обслуживающего персонала, но также внимательноеи бережное отношение к каждому пациенту, будь то немец, француз или русский. Отдельное спасибо хотелось сказать медицинским сестрам, которые окружали меня заботой в послеоперационный период, когда я осталась в больнице одна.
Я вернулась домой на десятый день после эндопротезирования всего с одной клюшкой, а через месяц оставила и ее.
На сегодняшний день прошло два месяца после операции: я вышла на работу, вожусь с внуком, езжу за рулем и жду начала мая, чтобы поехать на дачу и копаться в грядках.
Еще раз хочу искренне поблагодарить весь персонал Г елси-Клиник, своего оперируюшего хирурга – доктора Ринио, и, конечно, Машу за свою вновь обретенную полноценную жизнь Спасибо!
ГКБ №31 – Эндопротезирование коленного сустава
Для эндопротезов крайне важен химический состав всех его компонентов.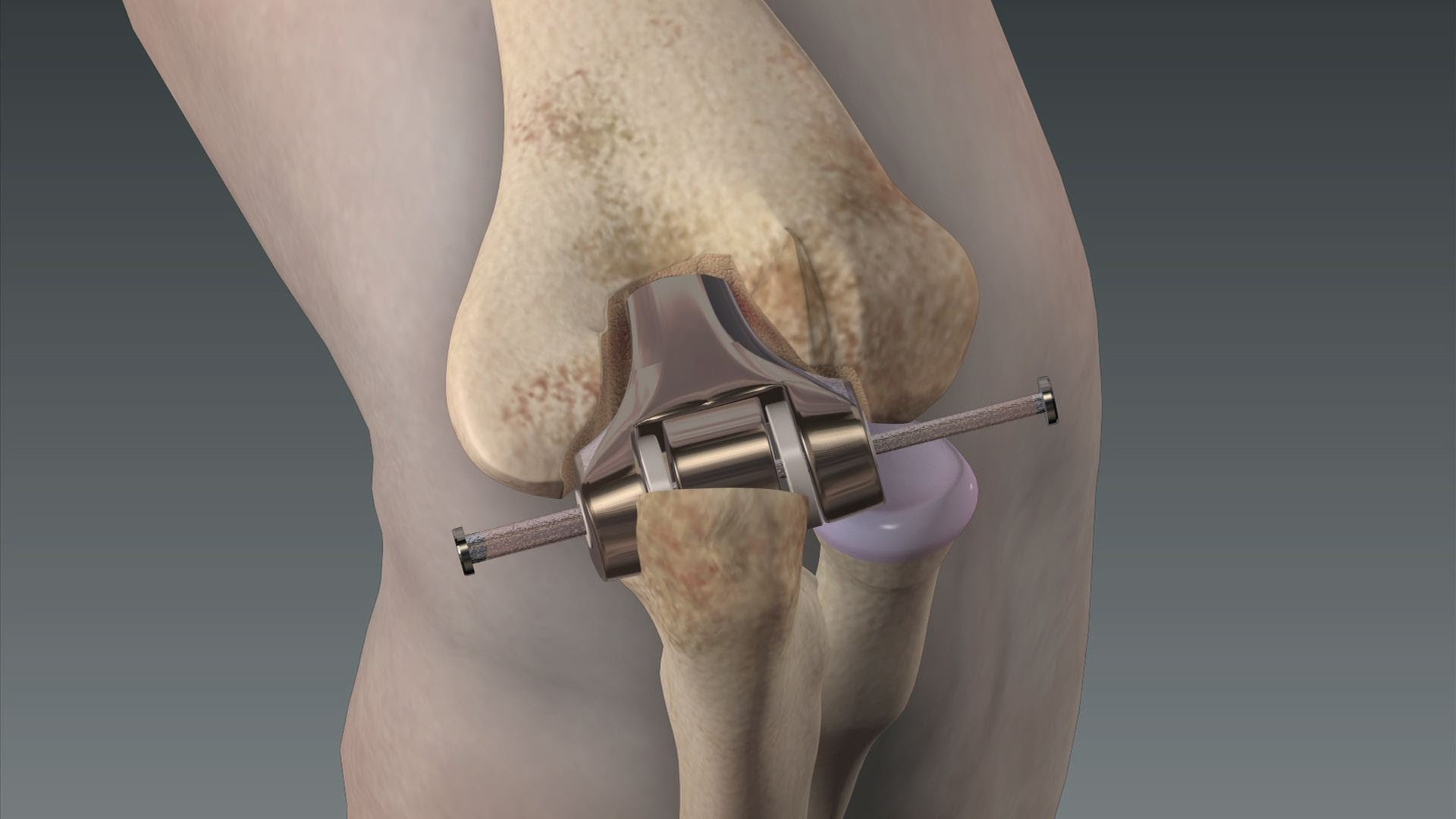 Ведь вживленный искусственный сустав должен будет служить человеку многие годы. Сегодня существует много различных моделей эндопротезов: цементные, бесцементные, с различными вариантами головок и чашек сустава (керамика, пластмасса, металл). Какой протез подойдет пациенту может решить только опытный хирург-ортопед.
Ведь вживленный искусственный сустав должен будет служить человеку многие годы. Сегодня существует много различных моделей эндопротезов: цементные, бесцементные, с различными вариантами головок и чашек сустава (керамика, пластмасса, металл). Какой протез подойдет пациенту может решить только опытный хирург-ортопед.
Эндопротезирование – чрезвычайно сложная и высокотехнологичная операция, которая длится около двух часов и требует от врача высочайшего профессионализма. Хирург во время операции использует порядка 80 различных инструментов. При цементной фиксации – протез приклеивается к кости пациента, при бесцементной – кость со временем будет в него прорастать.Особенно важен период восстановительного лечения больных после эндопротезирования. Он должен проходить только под контролем опытных специалистов по лечебной физкультуре и врачей-физиотерапевтов. Конечно, несколько недель после операции придется походить на костылях. Но здесь торопливость не уместна.
Эндопротезирование коленного сустава
Эндопротезирование коленного сустава включает в себя замещение некоторых, либо всех структур сустава искусственным протезом с целью восстановления вызывающих боль поврежденных несущих поверхностей. Тотальное эндопротезирование коленного сустава предполагает замену всех трех отделов пораженного сустава. При частичном эндопротезировании производится замена одного либо двух отделов сустава с сохранением неповрежденных структур.
Тотальное эндопротезирование коленного сустава предполагает замену всех трех отделов пораженного сустава. При частичном эндопротезировании производится замена одного либо двух отделов сустава с сохранением неповрежденных структур.
Существует ряд инвазивных и неинвазивных методик, исключающих эндопротезирование сустава, однако эффект подобных вмешательств в большинстве случаев носит краткосрочный характер. В подавляющем же числе случаев дегенеративных поражений коленного сустава именно эндопротезирование позволяет достичь долгосрочного эффекта. В целом, операция по эндопротезированию коленного сустава предоставляет два основных преимущества: (1) устранение боли и (2) увеличение объема движений. Среди всех представленных на сегодняшний день хирургических вмешательств тотальное эндопротезирование коленного сустава в наибольшей степени способствует повышению качества жизни пациентов. Результаты выполнения данного вмешательства в большинстве случаев успешны. Для того, чтобы принять решение о проведении эндопротезирования коленного сустава, пациенту следует больше узнать о преимуществах различных видов протезов и о самой операции.
Как узнать, необходима ли мне операция по эндопротезированию коленного сустава?
Наиболее частой причиной болей, приводящей к замене пораженного сустава, является остеоартроз. Ограничение повседневной активности пациента болью, либо ощущением дискомфорта в коленном суставе, могут быть указанием на то, что он страдает той или иной формой артрита. Если это так, то испытываемая затрудненность при сгибании ног, выполнении приседаний, пребывании в положении стоя на коленях и при ходьбе могут свидетельствовать о необходимости обращения к хирургу с целью обсуждения возможности проведения эндопротезирования коленного сустава. Основную возрастную категорию, которой выполняется данный тип оперативного вмешательства, составляют 60-80-летние пациенты, однако в ряде случаев тотальное эндопротезирование коленного сустава может потребоваться и в более молодом возрасте, например, при травматических повреждениях коленного сустава.
У пациентов, страдающих артритом коленного сустава, отмечается стадийность в развитии болевого синдрома.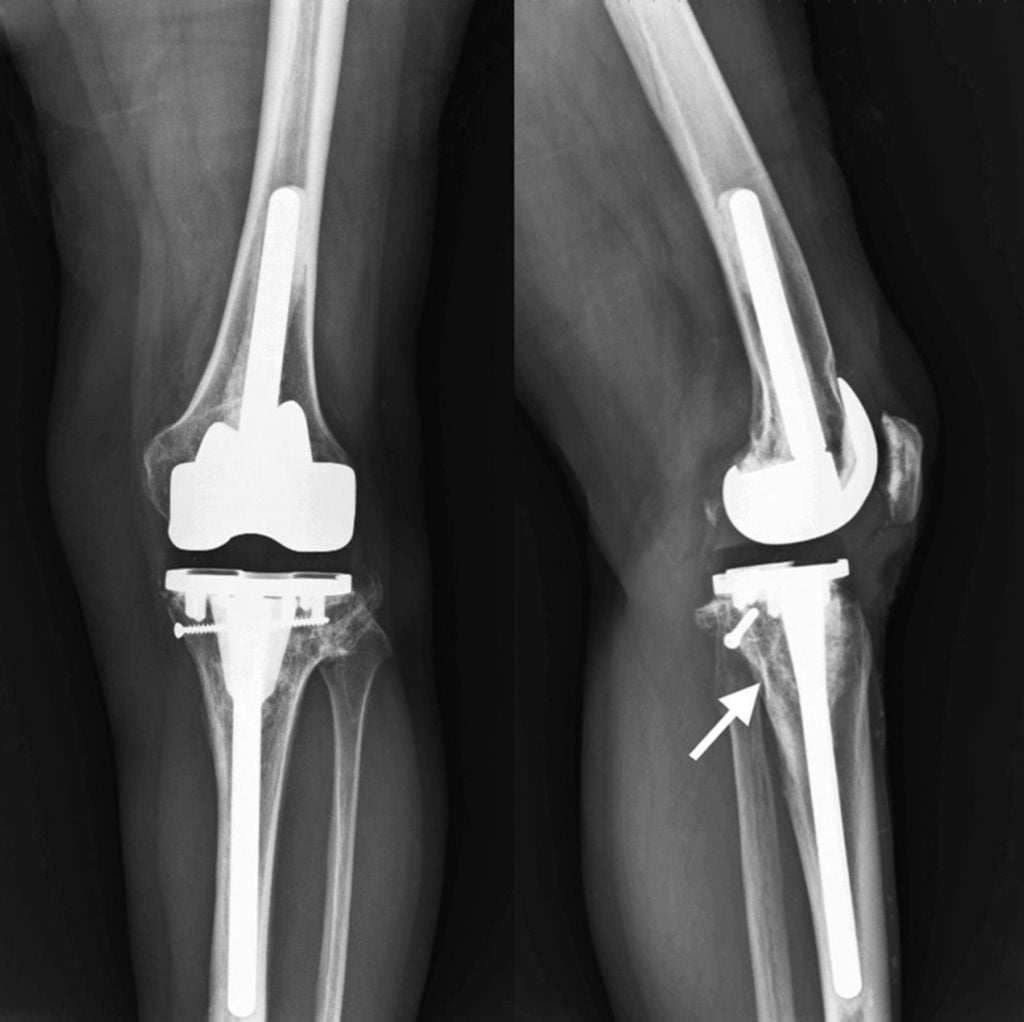 Сперва развивается боль малой интенсивности, постепенно прогрессирующая на протяжении нескольких лет. Под действием функциональной нагрузки болевые ощущения в пораженном артритом коленном суставе усиливаются. Постепенно начинают отмечаться затруднения при подъеме с кресла, туалета, движении вверх и вниз по лестнице.
Сперва развивается боль малой интенсивности, постепенно прогрессирующая на протяжении нескольких лет. Под действием функциональной нагрузки болевые ощущения в пораженном артритом коленном суставе усиливаются. Постепенно начинают отмечаться затруднения при подъеме с кресла, туалета, движении вверх и вниз по лестнице.
Болевой синдром развивается также и в ночное время, что обусловливает необходимость в приеме анальгетиков для его купирования. На втором этапе требуется снижение повседневной активности для уменьшения проявлений болевого синдрома в коленном суставе. Например, пациент начинает меньше передвигаться, для него становится затруднительным работать в саду, выполнять уборку в доме, совершать покупки. Он также начинает избегать использования лестниц и посещения развлекательных мероприятий. Иными словами, при возникновении затруднений при выполнении повседневных задач, вам может потребоваться эндопротезирование коленного сустава. На третьем этапе с целью облегчения рецидивирующих эпизодов дискомфорта в коленном суставе пациент прибегает к приему анальгетиков. На любом из указанных этапов развития болевого синдрома требуется обращение к врачу. Им будет назначена рентгенография коленного сустава с целью оценки имеющихся повреждений. В зависимости от степени поражения сустава, врачом может быть рекомендовано предварительное консервативное лечение до принятия решения о выполнении оперативного вмешательства.
На любом из указанных этапов развития болевого синдрома требуется обращение к врачу. Им будет назначена рентгенография коленного сустава с целью оценки имеющихся повреждений. В зависимости от степени поражения сустава, врачом может быть рекомендовано предварительное консервативное лечение до принятия решения о выполнении оперативного вмешательства.
Консервативные методы лечения включают в себя прием лекарственных средств, выполнение инъекций, ношение бандажа и физиотерапию. В случае неэффективности данных мер по восстановлению функции коленного сустава, методом выбора может явиться эндопротезирование коленного сустава (частичное, либо тотальное).
Причины выполнения эндопротезирования коленного сустава
Существует ряд состояний, способных привести к необходимости проведения эндопротезирования коленного сустава, среди которых гонартроз (остеоартроз, ревматоидный артрит или посттравматический артрит) является наиболее распространенным. Также существует ряд факторов, способствующих развитию поражения суставов, включающие генетические, аномалии развития, повторные травмы, ожирение.
Коленный сустав является наиболее крупным, сложно устроенным и, соответственно, наиболее часто поражаемым суставом в организме. Именно отмеченная выше сложность строения и нагрузки ведут к развитию артроза. Эндопротезирование коленного сустава – частичное либо тотальное – является эффективным способом лечения дегенеративного артроза.
Почему производится эндопротезирование коленного сустава?
В результате проведения эндопротезирования коленного сустава у большинства пациентов отмечается:
- уменьшение боли;
- повышение подвижности;
- повышение возможностей по выполнению повседневных задач;
- улучшение качества жизни.
Виды гонартроза, которые могут потребовать проведения эндопротезирования коленного сустава
Остеоартроз развивается при разрушении контактных поверхностей суставного хряща, что приводит к развитию болевого синдрома и скованности движений. При полном разрушении суставного хряща происходит непосредственное соприкосновение и трение костных поверхностей сустава, результатом чего является ограничение подвижности и развитие хронического болевого синдрома. Остеоартроз наиболее часто развивается у людей в возрасте старше 50 лет, однако также распространен среди пациентов с семейным анамнезом данного заболевания, а также среди людей, образ жизни которых обуславливает постоянную нагрузку на суставы, например, спортсменов и рабочих.
Остеоартроз наиболее часто развивается у людей в возрасте старше 50 лет, однако также распространен среди пациентов с семейным анамнезом данного заболевания, а также среди людей, образ жизни которых обуславливает постоянную нагрузку на суставы, например, спортсменов и рабочих.
Ревматоидный артрит является аутоиммунным заболеванием, в основе которого лежит аутоагрессия иммунной системы в отношении синовиальных оболочек, приводящая к их воспалению и повышению продукции синовиальной жидкости (жидкой субстанции, выполняющей роль смазки в суставе). Основное значение имеет тот факт, что данный процесс вызывает также повреждение и износ суставного хряща.
Посттравматические артрит развивается вследствие серьезной травмы колена, такой как перелом, повреждение связочного аппарата, либо разрыв мениска. Травматическое воздействие также приводит к возникновению микротравм суставного хряща, со временем приводящим к развитию остеоартроза, вызывающего болевой синдром и скованность в коленном суставе.
Дегенеративные изменения в коленном суставе также могут быть связаны с состоянием, известным как аваскулярный некроз (АВН) (верным медицинским наименованием является рассекающий остеохондрит). Данное состояние в основном встречается у подростков и людей молодого возраста и характеризуется наличием очагов поражения на суставных поверхностях, преимущественно на мыщелковой поверхности бедренной кости (мыщелки представляют собой округлые выступы на дистальных участках бедренной кости). Участки кости истончаются, при этом они могут отделяться и формировать секвестры в полости сустава. Указанные фрагменты могут варьировать в размерах от очень малых до крупных, способных привести к болевому синдрому, нестабильности и даже блоку сустава.
Существуют методики воздействия на отдельные очаги поражения, однако в целом данное состояние прогрессирует по мере взросления пациента. Тем не менее, в случае вовлечения в патологический процесс больших поверхностей, развитие артрита возможно в любом возрасте – от подросткового до старческого.
Аномалии развития, либо смещение структур коленного сустава могут привести к повышению нагрузки на сустав, что опосредует развитие в нем дегенеративных изменений. Подобные латеральные смещения в коленном суставе, также обозначаемые как варусная или вальгусная деформация, характеризуются формированием неестественного угла между бедренной и большеберцовой костями в проекции коленного сустава. По прошествии времени отмечается постепенное и неравномерное разрушение суставного хряща.
Насколько эффективна операция по эндопротезированию коленного сустава?
Эндопротезирование коленного сустава стало наиболее распространенной формой операции по протезированию сустава. В 2010 году в США было проведено более 721,000 подобных операций. В период с 1991 по 2010 год частота выполнения оперативных вмешательств по эндопротезированию коленного сустава повысилась более чем на 161%, что отчасти связано с научными достижениями в области создания протезов коленного сустава, повышением квалификации хирургов, а также растущим числом пациентов, нуждающихся в подобного рода операциях. Эндопротезирование коленного сустава характеризуется наибольшей долей успешных оперативных результатов в сравнении с другими оперативными вмешательствами, и в целом сохраняется положительное отношение к нему пациентов, несмотря на негативные сообщения в прессе и антирекламу.
Эндопротезирование коленного сустава характеризуется наибольшей долей успешных оперативных результатов в сравнении с другими оперативными вмешательствами, и в целом сохраняется положительное отношение к нему пациентов, несмотря на негативные сообщения в прессе и антирекламу.
Частота успешного выполнения оперативного вмешательства
Частота успешного выполнения эндопротезирования коленного сустава, а также степень улучшения качества жизни пациентов после проведения данного оперативного вмешательства достоверно очень высоки. 9 из 10 пациентов после проведения данной операции отмечают моментальное исчезновение боли в области коленного сустава, 95% пациентов остаются довольны результатами оперативного вмешательства. Срок эксплуатации 90% протезов составляет 10 лет, а 80% протезов демонстрируют срок службы в 20 и более лет в зависимости от состояния здоровья и двигательной активности пациента. Исходы операции у разных пациентов различны.
Реабилитация как составляющая успешного лечения
В то время как частота успешного выполнения эндопротезирования коленного сустава очень высока, успех процедуры в целом во многом определяет период послеоперационной реабилитации. Успех эндопротезирования коленного сустава во многом зависит от участия пациента в процессе реабилитации. Важность данного этого этапа лечения невозможно переоценить!
Успех эндопротезирования коленного сустава во многом зависит от участия пациента в процессе реабилитации. Важность данного этого этапа лечения невозможно переоценить!
Реабилитация после проведения эндопротезирования коленного сустава начинается практически сразу же. В послеоперационном периоде к работе с пациентом приступает физиотерапевт. На ранних этапах реабилитации акцент делается на поддержании двигательной активности в протезированном суставе и на достижении уверенности в возможности безопасного передвижения пациента. В результате операции формируются новые рубцовые ткани, поэтому, во избежание необратимой потери двигательной функции в связи с недостаточным выполнением упражнений по сгибанию и разгибанию конечности в коленном суставе, пациент должен следовать рекомендациям своего лечащего врача и физиотерапевта.
Физиотерапевт разрабатывает план реабилитационных мероприятий и для амбулаторного этапа лечения, включая занятия дома и в спортивном зале. В течение периода восстановления и реабилитации также важно следовать указаниям физиотерапевта и не подвергать протезированный сустав, а также окружающие ткани, избыточным нагрузкам пока происходит их заживление.
Что следует ожидать от протезированного коленного сустава?
При успешной операции по замене коленного сустава пациент не испытывает боли, однако это не означает того, что коленный сустав восстановлен в полной мере. Большинство пациентов не испытывают болезненных ощущений. Однако у ряда пациентов периодически развивается болевой синдром и ощущение «чужеродности» сустава. Большинство сможет вернуться к прежнему уровню двигательной активности, однако интенсивные нагрузки и бег не рекомендованы. На протяжении первых 6-8 недель пациенту необходимо быть особенно осторожным и не допускать вращательных движений в суставе, а также сохранять сустав в максимально разогнутом состоянии при пребывании в положении лежа. На протяжении того же периода следует воздерживаться от пребывания в положении стоя на коленях, и сидя на корточках.
Реабилитация после эндопротезирования коленного сустава
Восстановительный процесс базируется на целенаправленном персонализированном подходе. Для каждого пациента, перенесшего операцию по замене тазобедренного сустава, проводят диагностическое тестирование и, в соответствии с его результатами, составляют реабилитационную программу. При этом обязательно учитывается возраст человека, общее состояние здоровья, уровень физической подготовки, характер проведенной операции и модель эндопротеза.
Для каждого пациента, перенесшего операцию по замене тазобедренного сустава, проводят диагностическое тестирование и, в соответствии с его результатами, составляют реабилитационную программу. При этом обязательно учитывается возраст человека, общее состояние здоровья, уровень физической подготовки, характер проведенной операции и модель эндопротеза.
Почему реабилитация так важна
Реабилитация после тотального эндопротезирования коленного сустава – важнейший этап в лечении, от которого в конечном итоге зависит результат операции, полноценное восстановление опорно-двигательных характеристик оперированной конечности, качество жизни. Необходимость реабилитации после операции по замене коленного сустава, в том числе в домашних условиях, обусловлена тем, что применение лечебно-восстановительных процедур максимально приближает функционирование искусственного протеза к работе здорового сустава и помогает избежать послеоперационные осложнения.
Чем грозит ее отсутствие
Реабилитация после эндопротезирования подразделяется на 3 этапа:
- предоперационный, начинается за 4-6 недель до операции
- начальный, начинается после операции и длится около 3-х недель
- ранний продолжается около 6-ти месяцев
- отдаленный, продолжительность около года
В раннем периоде пациента обучают элементам дыхательной гимнастики, упражнениям ЛФК, технике ходьбы на костылях, навыкам повседневной активности. Во время предоперационного периода пациент укрепляет мышцы и узнает об ограничениях: как правильно вести себя, чтобы не травмировать эндопротез. По мере выздоровления в комплекс занятий включают более сложные и интенсивные упражнения. Эффективность лечебной гимнастики усиливается при назначении пациенту физиотерапевтических и массажных процедур.
Эндопротезирование коленного сустава в Москве
Эндопротезирование коленного сустава – это операция, целью которой является восстановление функции сустава с помощью замены поврежденных частей колена протезами. В некоторых случаях эндопротезирование колена является единственным способом помочь больному. В зависимости от степени и причины повреждений коленного сустава, возраста пациента и медицинских показаний при эндопротезировании могут использоваться различные модели эндопротезов. Выбор варианта замены сустава осуществляется оперирующим хирургом по результатам осмотра пациента на обязательной предоперационной консультации.
В некоторых случаях эндопротезирование колена является единственным способом помочь больному. В зависимости от степени и причины повреждений коленного сустава, возраста пациента и медицинских показаний при эндопротезировании могут использоваться различные модели эндопротезов. Выбор варианта замены сустава осуществляется оперирующим хирургом по результатам осмотра пациента на обязательной предоперационной консультации.
Если вы ищете возможность сделать эндопротезирование в Москве, обратитесь в «Семейный доктор». В нашем Госпитальном центре операция проводится с применением современных методов и использованием надежных искусственных суставов от ведущих мировых производителей. Цены на услуги представлены ниже.
Показания
Эндопротезирование рекомендовано пациентам, которые вследствие травм, различных заболеваний полностью или частично утратили способность сгибать ногу в коленном суставе. Уменьшение объема движений часто является симптомом:
-
дегенеративных процессов в суставе;
-
асептического некроза;
-
системных заболеваний соединительной ткани;
-
врожденных аномалий развития;
-
внутрисуставных переломов.

Противопоказания
Эндопротезирование коленного сустава не проводится при наличии абсолютных и относительных противопоказаний.
Абсолютные противопоказания:
-
декомпенсированная патология внутренних органов;
-
острые инфекционные заболевания;
-
нарушения психического здоровья;
-
инфекционные артриты;
-
сосудистая патология нижних конечностей в стадии обострения;
-
аллергические реакции на компоненты наркоза, материалы искусственного сустава.
Относительные противопоказания:
-
онкологическая патология;
-
хронические заболевания внутренних органов;
-
нарушение минерализации костей из-за изменения гормонального фона;
-
избыточная масса тела.

Материалы
Современные эндопротезы качественно выполняют свою функцию на протяжении 15-20 лет. Искусственные коленные суставы производятся из прочных инертных материалов, которые обладают высокой приживаемостью в организме человека. Металлические элементы протеза изготавливаются из нержавеющих видов стали, сплавов титана. Скользящие поверхности выстилают особым полиэтиленом или специальной керамикой, уменьшающей силу трения.
Типы эндопротезирования
Эндопротезирование коленного сустава бывает:
-
полным – происходит полная замена сочленения;
-
частичным – искусственный протез устанавливается вместо изношенной части сустава.
Предоперационная подготовка
Проводится стандартное обследование, включающее анализы крови и мочи, рентгенографию коленного сустава, ЭКГ.
Операция по замене коленного сустава
Накануне проведения операции пациент размещается в палату. На всё время лечения он обеспечивается всеми необходимыми предметами гигиены, а также питанием. Возможно размещение пациента с одним из родственников.
Непосредственно перед протезированием оперирующий хирург проводит предоперационный осмотр, анестезиолог подбирает наиболее оптимальный тип наркоза, после чего пациента готовят к операции.
Длительность операции составляет от 1,5 до 3-х часов. В зависимости от показаний операция проводится под спинномозговой анестезией или под общим наркозом
После операции
После проведения операции пациент возвращается в послеоперационную палату, где проходит послеоперационное лечение, включающее в себя медикаментозную и, при необходимости, аппаратную терапию. Подвижность в суставе восстанавливается в первые часы после операции. В целом период пребывания в стационаре может занять до 5-ти суток.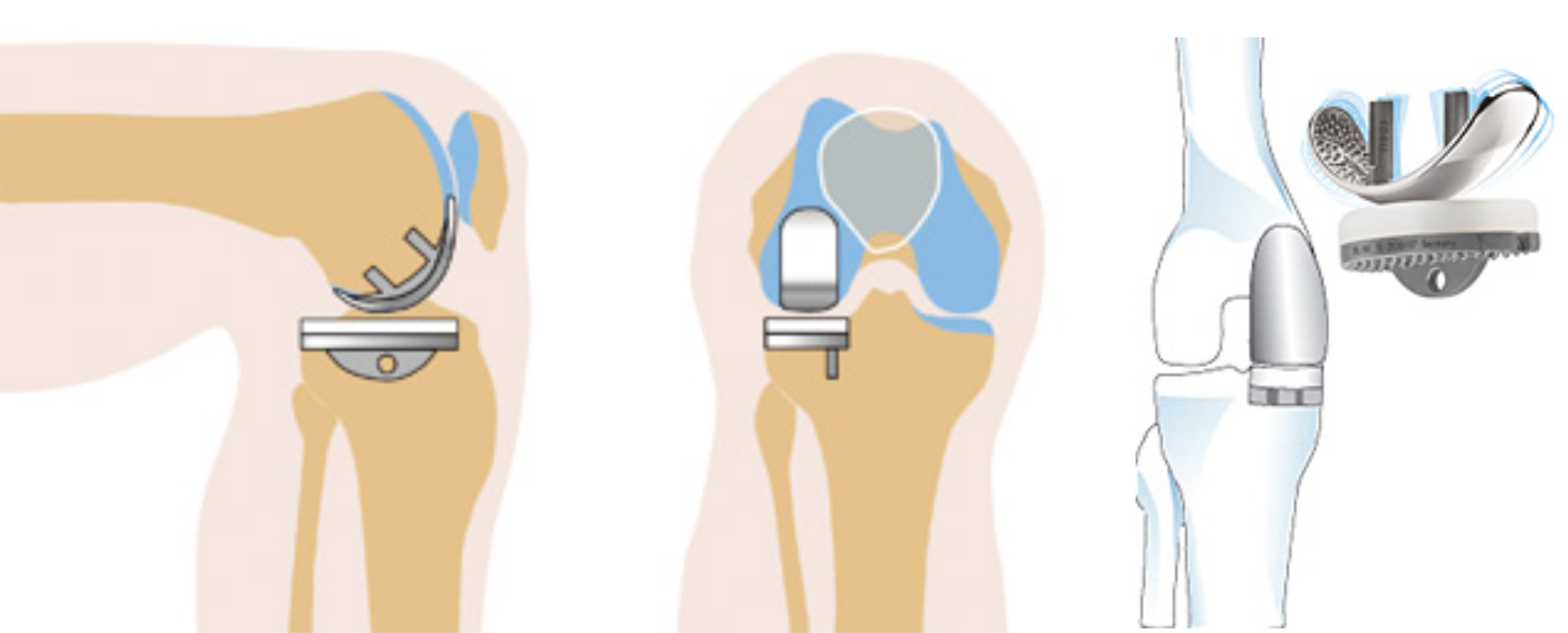
Накануне выписки сдаются контрольные анализы крови и мочи, проводится контрольный осмотр лечащего врача, и, если результаты анализов и осмотра оказываются положительными, пациент выписывается домой.
Восстановление
Реабилитационные мероприятия пациентам после эндопротезирования коленного сустава необходимо проводить под контролем специалиста, так как избыточная физическая активность может привести к повреждению искусственной конструкции.
В первые дни после операции используют костыли или высокие ходунки, позже – трость. Важно сразу стараться не хромать, ведь изменить походку в будущем может быть сложно. После эндопротезирования коленного сустава без дополнительных приспособлений можно будет ходить через 4-6 недель, а через 2-3 месяца врач может разрешить заниматься спокойными видами спорта.
Для реабилитации пациентов используются лечебная гимнастика, массаж, физиотерапевтические процедуры. Комплекс упражнений разрабатывается индивидуально.
Комплекс упражнений разрабатывается индивидуально.
После эндопротезирования рекомендовано наблюдение у травматолога – какая требуется периодичность осмотров, определяется индивидуально
Записаться на консультацию по поводу эндопротезирования коленного сустава, можно по телефону, через мобильное приложение или личный кабинет пациента на сайте
Эндопротезирование суставов в Екатеринбурге
Эндопротезирование сустава.
Нужна замена тазобедренного или коленного суставов на искусственные?Где сделать операцию? Государственная медицина или частная. В чем разница? В первом случае вас ожидает только то, что полагается бесплатно. Во втором – вы выбираете, что желаете получить.
В первом случае бесплатно – это многолетняя очередь, мучительное ожидание, ежедневная боль, отказ от многих прежних радостей, физической активности. Мир сужается, ограничивается его пространство. А годы уходят, а жизнь – одна…Платно – вы выбираете всё, и это не только операция без очереди, это еще и время, место, условия.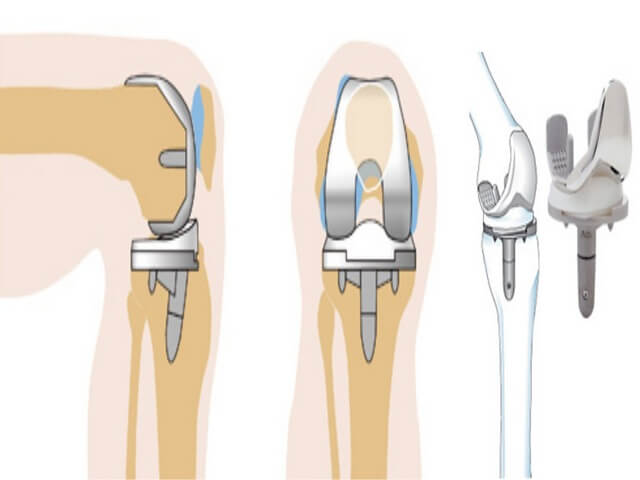 Но даже платная медицина бывает разной.
Но даже платная медицина бывает разной.
В нашей клинике все устроено так, чтобы пациентам было максимально удобно, от первого обращения к нам до выздоровления.
Почему наша клиника?- Специалисты принимают с понедельника по пятницу. Пациенту достаточно записаться по телефону. Направление не требуется. Иногородние пациенты первичную консультацию могут получить по интернету.
- Оперируем пациентов в возрасте от 18 лет и старше, без ограничения. Среди наших прооперированных – пациенты старше 85 лет.
- В течение первого приема решаются все вопросы, связанные с операцией, включая рентгеновское обследование.
- Пациент может оперироваться в любое удобное время, уже через 7-14 дней после первого обращения к нам, по завершении обследования.
- Мы проводим всестороннее предоперационное обследование в течение одного дня накануне операции.
- Пациент получает персонального анестезиолога и лечащего врача (хирурга), который ведет пациента до выхода на работу, до окончания лечения.

- В лечении используются самые современные технологии.
- Эндопротезы тазобедренного сустава бесцементной фиксации (керамика-керамика), рассчитанные на долгий срок службы, обеспечивают полноценную жизнедеятельность. Функциональные эндопротезы коленного сустава обеспечивают длительность результата до 30 лет!
- Не секрет, что операция по замене тазобедренного и других суставов травматична и требует переливания крови. Мы применяем кровосберегающие методики, что позволяет нашим пациентам обойтись без переливания крови.
- Уникальная ортопедическая операционная, спроектированная специально по нашему заказу, обеспечивает безопасность вмешательства и наилучшие условия для успеха.
- В наших 1-местных и 2-местных палатах с вкусным питанием и со всеми удобствами по-домашнему уютно. Персонал умеет заботиться о пациентах.
- Во время операции и после наши пациенты не испытывают боли – они надежно защищены от страданий.

- Работающие пациенты получают больничный лист и все необходимые документы для получения компенсации денежных средств.
- Реабилитация. Послеоперационный период (приемы, перевязки, ручной массаж, физиотерапевтические процедуры и др.) до выхода на работу или до окончания лечения контролирует оперирующий хирург.
- Максимально щадящие методы, высокая квалификация специалистов, правильная реабилитация обеспечивают нашим пациентам короткий восстановительный период.
- Все необходимое можно приобрести в ортопедическом салоне и аптеке в стенах клиники.
ЖДЕМ ВАС НА МОСКОВСКОЙ 19 !
Просто позвоните по тел. регистратуры (343) 228-28-28
Среди заболеваний опорно–двигательной системы болезни суставов занимают одно из первых мест по неблагоприятным последствиям. Они причиняют тяжелые страдания, вплоть до невозможности передвижения без костылей или посторонней помощи.
Наиболее общими причинами хронических болей являются остеоартроз, ревматоидный артрит, аваскулярный некроз и пр. Суставной хрящ, покрывающий поверхности костей, размягчается, истончается и разрушается, приводя к болям, ограничению подвижности в суставах и хромоте (нижние конечности). В терминальных стадиях больной вынужден использовать дополнительную опору, чтобы иметь возможность передвигаться. Все это сказывается на психо-эмоциональном состоянии больного (затруднены даже физиологические отправления).
Суставной хрящ, покрывающий поверхности костей, размягчается, истончается и разрушается, приводя к болям, ограничению подвижности в суставах и хромоте (нижние конечности). В терминальных стадиях больной вынужден использовать дополнительную опору, чтобы иметь возможность передвигаться. Все это сказывается на психо-эмоциональном состоянии больного (затруднены даже физиологические отправления).
У больного есть два пути: самолечение (и, значит, самостоятельный выбор и ответственность за результат) или обращение к врачу. Однако и во втором варианте может ожидать проблема.
После вмешательства возвращается свобода движений. Каждому пациенту подбирается эндопротез, который максимально соответствует его образу жизни и привычкам. Смотреть результаты замены тазобедренного сустава.
Дело в том, что лечением больных с суставными болями занимаются ВСЕ. До 50% больных в течение длительного времени лечатся у невропатолога, и только спустя годы (!) попадают к ортопеду.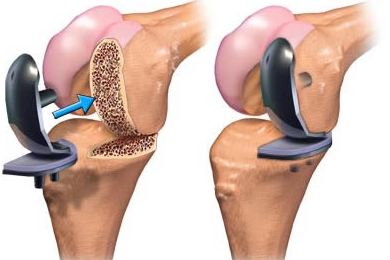 Другая типичная ситуация – когда лечат, не проведя рентгеновского исследования. В результате, когда больной попадает к ортопеду, специалисту приходится констатировать состояние запущенного сустава.
Другая типичная ситуация – когда лечат, не проведя рентгеновского исследования. В результате, когда больной попадает к ортопеду, специалисту приходится констатировать состояние запущенного сустава.
В первой и второй стадии заболевания ортопед предлагает меры медикаментозного и физиотерапевтического воздействия, во второй и третьей – хирургическое лечение.
Таким образом, своевременная диагностика – первое, что определяет результат лечения. Не менее важно получить квалифицированную консультацию по результатам диагностики. Высокая компетенция специалиста-ортопеда – это ваш персональный доступ к самой достоверной информации о характере заболевания и перспективах его развития, о существующих методах лечения. Только на основании ясного понимания возможно выбрать оптимальную тактику лечения, направленную на стабилизацию заболевания или его излечение. Ведь выбор, в конечном итоге, – за Вами.
Что же такое эндопротезирование суставов, и какие оно преследует цели? Это замещение больного сустава эндопротезом. Пораженный болезнью сустав удаляется, вместо него ставится искусственный, он позволяет избавиться от боли, восстановить опороспособность больной конечности вплоть до отсутствия хромоты, восстановить нормальный или максимально приближенный к нормальному объем движений.
Пораженный болезнью сустав удаляется, вместо него ставится искусственный, он позволяет избавиться от боли, восстановить опороспособность больной конечности вплоть до отсутствия хромоты, восстановить нормальный или максимально приближенный к нормальному объем движений.
Коксартроз тазобедренного сустава – дегенеративно-дистрофическое заболевание суставов; это дистрофический процесс, при котором наблюдается дегенерация суставного хряща с последующим изменением костных суставных поверхностей, развитием краевых остеофитов, деформации и ограничения движений.
Различают первичный и вторичный коксартроз. Первичный коксартроз является самостоятельным заболеванием, вторичный – следствием других заболеваний (перелом шейки бедра, врожденный подвывих головки бедра и т.д.).
Операция по замене тазобедренного сустава. Лечение коксартроза
Ролик является собственностью Центра косметологии и пластической хирургии имени С.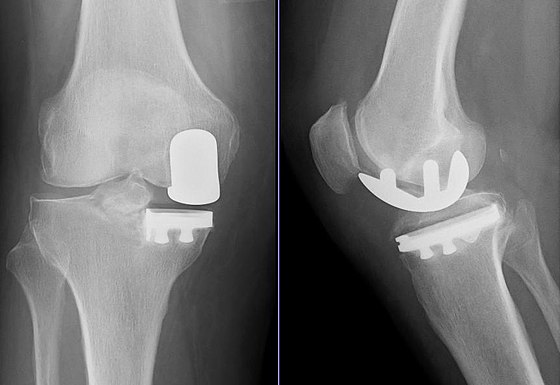 В. Нудельмана.
В. Нудельмана.
Нарушение авторских прав карается в соответствии с законом.
Результат зависит от ряда обстоятельств:
- информированности пациента о предстоящей замене, всех ее плюсах и минусах
- своевременности проведения вмешательства
- вида анестезии
- техники операции
- качества эндопротеза
- тактики послеоперационного ведения пациента
Эндопротезирование тазобедренного сустава. История пациента
Первый этап – информирование.
По поводу эндопротезирования сустава бытует множество мифов и заблуждений. Поэтому самый достоверный материал – разъяснение хирурга-ортопеда о сути и характере, целесообразности вмешательства, рисках сиюминутных и на перспективу, о моделях эндопротезов, предполагаемой анестезии, технике операции, особенностях ближайшего и отдаленного послеоперационного периода и сроков полноценного восстановления физического и психосоматического здоровья.
Следующий этап – подготовка. Целесообразно научиться пользоваться дополнительной опорой, лежать, сидеть, вставать таким образом, как это потребуется потом, научиться правильно заниматься гимнастикой и вести себя в быту. Ни одна брошюра не заменит помощь врача. И только правильно ориентированный во всех вопросах предстоящей операции пациент становится союзником хирурга и может рассчитывать на успех.
Операция эндопротезирование суставов относится к категории радикальных вмешательств. Главное заблуждение, укоренившееся в представлении многих, в том числе и некоторых медиков: вмешательство надо делать как можно позже.
Ни медикаментозное, ни электро-, ни бальнео- лечение не дают стабилизации процесса. Заболевание прогрессирует, приводя к инвалидизации и психоэмоциональному стрессу. Качество жизни страдает: человек вынужден отказываться от многих радостей жизни, многие больные называют свой образ жизни «ущербным».
Одновременно наносится вред общему здоровью, т.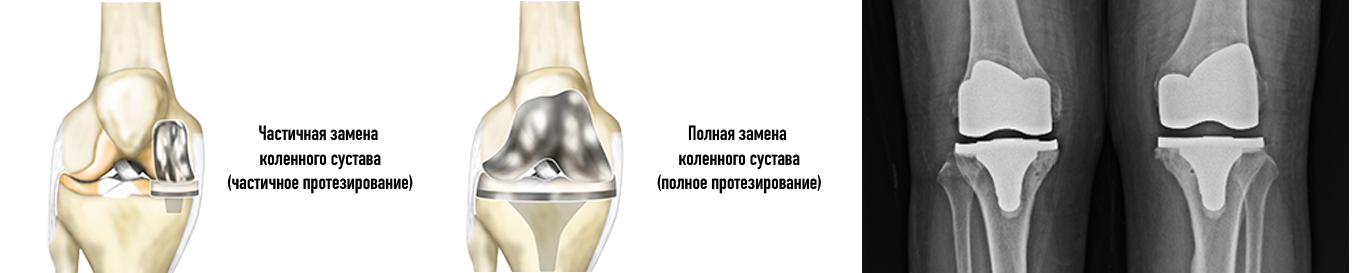 к. медикаментозные средства вызывают или усугубляют уже имеющиеся заболевания сердечно-сосудистой системы, желудочно-кишечного тракта и т.д.
к. медикаментозные средства вызывают или усугубляют уже имеющиеся заболевания сердечно-сосудистой системы, желудочно-кишечного тракта и т.д.
Чем дольше по каким-либо причинам откладывается операция, тем длиннее восстановительный послеоперационный период и сложнее достижение желаемого функционального результата. Ведь изменения затрагивают не только суставные поверхности, но и мышечно-сухожильные образования, капсулу сустава. Изменения происходят как на органическом уровне (рубцовое перерождение, атрофия), так и на рефлекторном (больной стереотип походки и пр.).
Следующий миф – операцию не целесообразно делать летом. Так ли это?
В послеоперационном периоде пациент пользуется в течении какого-то времени дополнительной опорой (костыли, трость). Исходя из этого, идеальный вариант для пациента – передвижение по сухой поверхности (отсутствие слякоти, снега). Скорее всего, появление этого мифа связано с тем, что в обычных больницах в жаркое время года некомфортно находиться в палате. Однако в одноместных и двухместных палатах современных клиник давно обеспечен нормальный температурный режим и комфорт пребывания.
Однако в одноместных и двухместных палатах современных клиник давно обеспечен нормальный температурный режим и комфорт пребывания.
Достаточно частое заблуждение, которое хирургу-ортопеду доводится слышать от пациентов: «я сначала съезжу в санаторий, пролечусь». Это абсолютно неправильно. Полученное лечение приведет к увеличению притока крови к области больного сустава, что способно осложнить выполнение операции и реабилитацию. Целесообразный временной интервал между санаторно-курортным лечением и операцией – не менее полугода.
Таким образом, операцию нужно делать тогда, КОГДА ОНА НУЖНА.
Операция по замене сустава является тяжелым травматичным вмешательством. Принципиальным является определения уровня здоровья и тех рисков, которые могут осложнить лечебный процесс или даже сделать его невозможным. Исходя из этого, проведение всестороннего обследования позволяет принять решение о её возможности.
Анестезия.
Уровень проведения анестезии значит очень много в плане достижения результата: современная анестезия позволяет надежно обезболить не только проведение операции, но и ближайший послеоперационный период, обеспечить высокий уровень безопасности пациента, уменьшить кровопотерю. Современный уровень анестезиологического пособия, лекарственного обеспечения позволяет минимизировать риски операции и послеоперационного периода.
Современный уровень анестезиологического пособия, лекарственного обеспечения позволяет минимизировать риски операции и послеоперационного периода.
Операция по замене коленного сустава. Лечение гонартроза
Ролик является собственностью Центра косметологии и пластической хирургии имени С. В. Нудельмана.
Нарушение авторских прав карается в соответствии с законом.
Техника операции. Существует много технических решений, которые хирург-ортопед использует: размер операционного доступа, его тип и травматичность, щадящий подход к мышцам, особенности установки эндопротеза. Все это обуславливает тяжесть вмешательства, особенности послеоперационного периода, скорость восстановления функции больного сустава.
Эндопротез. Принципиальные различия между ними обусловлены использованием пары трения: металл-полиэтилен; металл-упрочненный полиэтилен; керамика–полиэтилен; керамика-упрочненный полиэтилен; керамика-керамика; металл-керамика, металл-металл.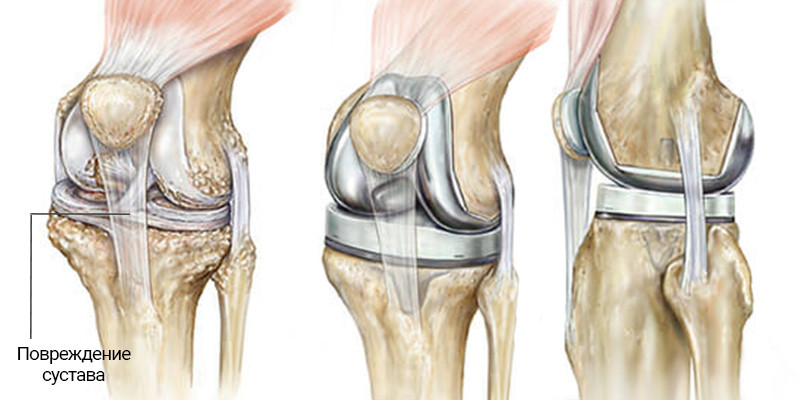 На сегодняшний день идеальной парой трения считается металл-металл, керамика-керамика или их сочетание.
На сегодняшний день идеальной парой трения считается металл-металл, керамика-керамика или их сочетание.
Другой аспект – размер головки (шара) эндопротеза. Чем больше размер головки, тем меньше коэффициент трения, больше объем движений, меньше риск вывиха эндопротеза. А это – другие функциональные возможности.
Иными словами, есть «обычные» эндопротезы, а есть – для жизни «без ограничений». Соответственно, модели существенно различаются по стоимости. А потому существуют «бюджетные» и «продвинутые». И разница между ними принципиальная как в функциональном аспекте, так и в плане долгосрочного выживания.
На Российском медицинском рынке представлена продукция основных мировых производителей. Главное, что должно интересовать пациента при беседе с ортопедом – насколько предложенный специалистом эндопротез соответствует его потребностям (привычному образу жизни, роду занятий, активности, темпераменту и т.п.).
Послеоперационный период.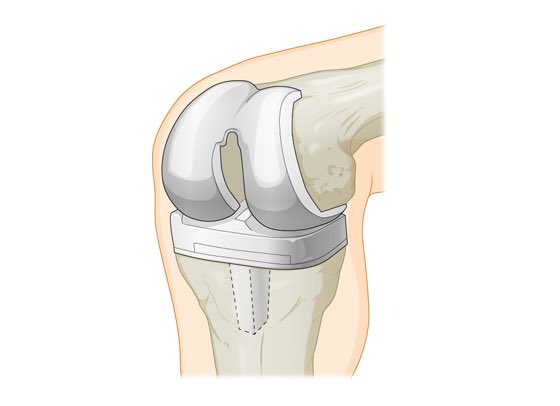 Реабилитация. Методики ведения больных отличаются разнообразием: длительное нахождение в постели – короткое нахождение в постели; принудительная гимнастика – активизация без принуждения; применение дополнительной опоры длительное время или раннее ее оставление и т.д. Все зависит от того, какие задачи решаются, что в приоритете: установка эндопротеза или получение быстрейшего функционального результата методом эндопротезирования. Как следствие – и достигаемая разница в сроках восстановления: 2-3 мес. или 6-12 мес.
Реабилитация. Методики ведения больных отличаются разнообразием: длительное нахождение в постели – короткое нахождение в постели; принудительная гимнастика – активизация без принуждения; применение дополнительной опоры длительное время или раннее ее оставление и т.д. Все зависит от того, какие задачи решаются, что в приоритете: установка эндопротеза или получение быстрейшего функционального результата методом эндопротезирования. Как следствие – и достигаемая разница в сроках восстановления: 2-3 мес. или 6-12 мес.
Безусловно, простым декларированием результата достичь нельзя. Для достижения желаемого результата есть хорошо отработанная система мероприятий.
Это ортопедический хирургический метод лечения, который РЕШАЕТ ПРОБЛЕМУ: избавляет от страданий и позволяет сохранить качество жизни, дает результат как моментально, так и на перспективу. ВЫБОР – за ПАЦИЕНТОМ.
Еще раз об операции по замене коленного сустава:На ноги – с первого дня!
Когда колени омрачают жизнь болью и не позволяют активно двигаться, коленные суставы заменяют искусственными. Уходит боль, возвращаются свобода движения, сила мышц и возможность твердо стоять на ногах.
Уходит боль, возвращаются свобода движения, сила мышц и возможность твердо стоять на ногах.
Замена коленного сустава – частая операция, ее делают во многих ортопедических отделениях, бесплатно и платно. Но количество выполняемых операций далеко не всегда говорит о качестве результата.
Михаил Наумович Поллякзаведующий отделением травматологии
и ортопедии, ортопед-травматолог, к.м.н.,
заслуженный врач РФ
Став три десятилетия назад одним из первых на Урале, освоивших технологию эндопротезирования суставов, я, занимаясь этим направлением, следил за мировыми достижениями. Не секрет, что за рубежом после операции пациенты выписываются намного раньше из стационара, чем в нашей стране. Объяснений и мнений по этому поводу много, но действительность такова: пациент в состоянии уйти из больницы на 2-3 сутки. Он просто не нуждается в больничном лечении.
Как это возможно, благодаря чему?. . Эндопротезы, что в нашей клинике, что в зарубежной – одни и те же… Значит, дело в технологии.
. Эндопротезы, что в нашей клинике, что в зарубежной – одни и те же… Значит, дело в технологии.
Захотелось улучшить наши результаты, достигнутые нами на сегодняшний день.
Зарубежные коллеги поделились своим опытом так называемого щадящего эндопротезирования коленного сустава. Это не «маленький разрез», это – принципиально другой подход, при котором не травмируются мышцы. С первого (!) дня пациент встает на ноги, а со 2го-3го дня ходит, причем не с костылями, а с тростью, или вовсе без нее. Восстановление во всех смыслах происходит по-другому.
Рассказы о гуляющих на собственных ногах пациентах во вторые-третьи сутки после операции стали реальностью в Центре косметологии и пластической хирургии имени С.В. Нудельмана. Надеемся, что и сроки пребывания в стационаре будут не длиннее!
В клинику обращаются пациенты не только из Екатеринбурга, но и из других городов – Тюмени, Перми, Челябинска и стран СНГ.
Замена на искусственный сустав избавляет страдающих коксартрозом от боли, ограничения движений и хромоты.
На рентгеновском снимке слева – больной сустав, на снимке справа – установленный эндопротез, позволяющий восстановить функцию сустава без ограничений.
Результат через полгода: движения восстановлены в полном объеме, пациентка вернулась к обычной жизни, без ограничений.
Отзывы наших пациентов
Имя: Людмила
Дата: 9 февраля 2020
Отзыв: Каждый день с огромной благодарностью вспоминаю ортопеда-хирурга Михаила Наумовича Полляка! Это врач “от бога”! Я долго не решалась на операцию, но после беседы с доктором сомнений не осталось. Это умение найти подход к человеку дорогого стоит. Кроме медицинских аргументов, применяется и острое словцо, и юмор, и все это способно вселить в пациента оптимизм. А как он выхаживает пациентов
сразу после операции и ведет наблюдение в течение нескольких месяцев! Он вернул мне радость движения! (был перекос таза, укорочение ноги, давний артроз, ночные боли, боль при ходьбе и т.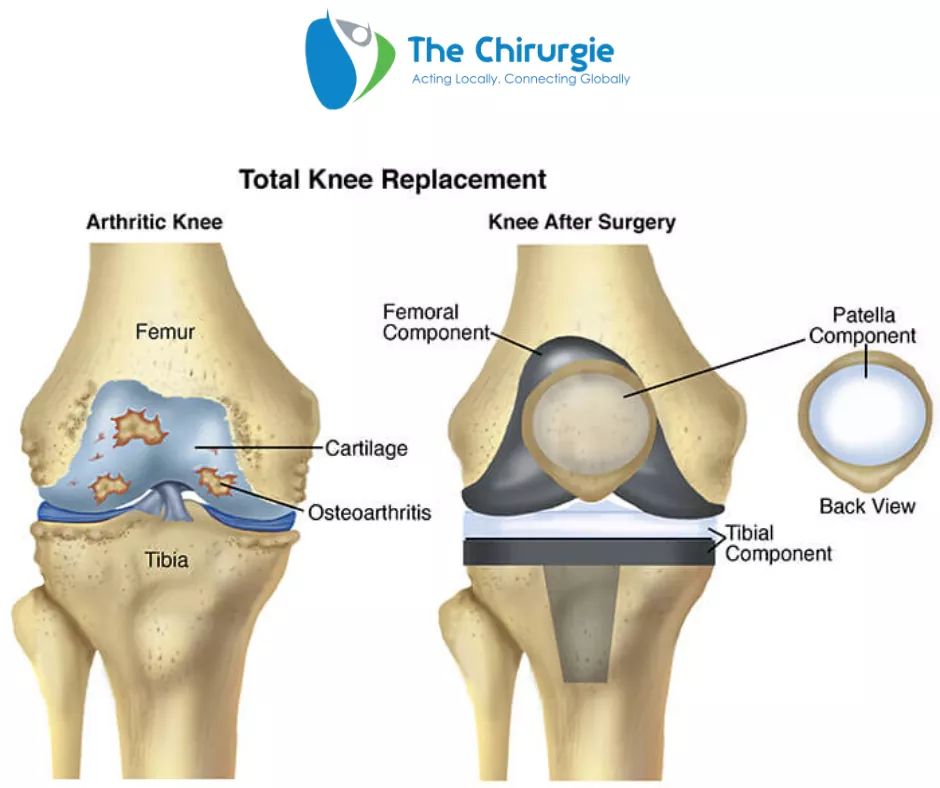 д.). Сейчас после эндопротезирования всего этого нет – качество жизни несравнимо лучше. Правда, еще есть, над чем работать. Необходима гимнастика, изменение привычной походки и выработка новой, специальные упражнения. Огромная благодарность всем врачам, сестричкам, которые принимали участие в операции и моей реабилитации, а также всему персоналу Центра. Здесь работают замечательные люди внимательные, отзывчивые, улыбчивые! Всем здоровья и наилучшие пожелания!!! Спасибо!!!
д.). Сейчас после эндопротезирования всего этого нет – качество жизни несравнимо лучше. Правда, еще есть, над чем работать. Необходима гимнастика, изменение привычной походки и выработка новой, специальные упражнения. Огромная благодарность всем врачам, сестричкам, которые принимали участие в операции и моей реабилитации, а также всему персоналу Центра. Здесь работают замечательные люди внимательные, отзывчивые, улыбчивые! Всем здоровья и наилучшие пожелания!!! Спасибо!!!
Имя: Вадим
Дата: 13 августа 2015
Отзыв: Хочу выразить преогромную благодарность вашей клинике и персоналу. Михаилу Наумовичу в первую очередь! Я и не мечтал уже бегать. Благодаря ему и всем, кто постарался заменить мне тазобедренный сустав, я опять в строю. Спасибо вам за ваше гостеприимство и уход.
Имя: Маргарита
Дата: 31 декабря 2014
Отзыв: В начале августа этого года мне была сделана операция – эндопротезирование тазобедренного сустава. Сейчас у меня все очень хорошо, и я просто наслаждаюсь возможностью двигаться без болей. Хочу
сказать огромное спасибо моему любимому Доктору Михаилу Наумовичу Полляку за его высочайший профессионализм, за его необыкновенную доброту и любовь к своим пациентам, за его замечательное чувство юмора, которое очень помогает и поддерживает во время восстановительного периода. Для меня это был еще один лечебный фактор. Хочется поблагодарить массажиста Геннадия Ивановича Синельникова и врача по ЛФК Бечевину Екатерину Юрьевну, которые очень помогли мне восстановиться. Большое спасибо всем принимавшим участие в операции и, конечно, мед.сестрам из стационара, которые так заботливо, внимательно и доброжелательно ухаживали за мной целую неделю. Поздравляю весь персонал клиники с наступающим Новым годом, всем здоровья, благополучия и всего самого доброго. Ваша клиника – лучшая. Здесь работают прекрасные специалисты и просто хорошие люди.
Имя: Андрей
Дата: 4 октября 2014
Отзыв: Добрый день. 25 сентября мне сделали операцию по замене левого тазобедренного сустава. Операцию провел Полляк Михаил Наумович. За все время нахождения в клинике был под постоянным вниманием и контролем персонала. Перед операцией были страхи и сомнения, но попав в клинику, в ортопедическое отделение все опасения прошли, благодаря профессиональному подходу и организации процесса. Сейчас нахожусь в стадии восстановления, с каждым днем возвращаюсь к прежней активной жизни.Большое спасибо Михаилу Наумовичу за успешно проведенную операцию, неутомимый оптимизм и феноменальную работоспособность!!! Спасибо всему коллективу клиники. С уважением, Потапов А. В.
Имя: Валерий
Дата: 22 декабря 2013
Отзыв: Михаил Наумович, от всей души и с благодарностью поздравляю с присвоением Вам звания: Заслуженный врач России. То, что вы делаете, и что сделали для меня лично, это-чудо, волшебство. Прошло 10 месяцев после операции по эндопротезированию тазобедренного сустава, а я всё еще не могу насладиться свободой движения и жизнью без боли. Одним словом, жизнь стала интересней. Как заново родился. Поздравляю вас и весь ваш персонал (милых мед.сестричек особенно) с Новым годом, желаю успехов в трудовой и личной жизни.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Эндопротезирование суставов в Москве – цена операции по замене суставов в ортопедическом центре Клиника № 1
Эндопротезирование сустава – это замена всего сустава или его части функциональным протезом. Если вследствие каждодневных нагрузок, травм или других причин сустав разрушен, движения становятся болезненными или затрудненными. В этом случае эндопротезирование вернет пациенту качество жизни и избавит от боли.
Операция проводится на крупных суставах человеческого организма:
- Голеностопный;
- Плечевой;
- Тазобедренный;
- Коленный;
- Кистевой, запястный.
Для проведения операции по замене сустава требуется введение общего наркоза. Может также использоваться спинальная анестезия. Успешность процедуры зависит от профессионализма и опыта хирурга, который подберет правильный протез и качественно выполнит хирургическую замену. Далее – все зависит от пациента, необходимо точно выполнять рекомендации в реабилитационный период. Продолжительность реабилитации и лечебная физкультура будет различаться в зависимости от того, на какой конечности был заменен сустав.
Показания к эндопротезированию сустава
Современные возможности диагностики позволяют выявить любые патологии суставов. Если конструктивно сустав не способен больше нормально выполнять свои функции, врач и пациент рассматривают возможность его замены. Боль, ограниченность движения – все это на первом этапе можно попытаться устранить терапевтическими и физиотерапевтическими процедурами. Если ничего не помогает, эндопротезирование – последний и надежный шанс!
Имплантация сустава проводится пациентам с:
- Ревматоидным артритом;
- Артрозом или артритом, который развился на фоне дегенеративных изменений тканей, травмы или дистрофических процессов;
- Некротическим поражением головки сустава;
- Ложными суставами.
Также операция поможет решить проблему патологического сращивания сустава, например, после перелома конечности.
| Название | Стоимость |
|---|---|
| Бесплатная консультация травматолога по суставам | 0,00 |
| Консультация профессора, доктор медицинских наук | 2400,00 |
| Консультация профессора, доктор медицинских наук (Багиров) | 3000,00 |
| Повторная консультация Д.М.Н. | 1200,00 |
Записаться на прием к специалисту, без очередей, в удобное время
+7 (495) 641-06-06
Записаться
Противопоказания
Существует ряд состояний, при которых имплантация сустава невозможна:
- Аллергия на анестезию.
- Серьезные заболевания сердца и сосудов.
- Сахарный диабет.
- Психические или нервные расстройства.
- Воспаление сустава.
- Несанированные очаги инфекции.
- Общее тяжелое состояние пациента.
- Остеопороз или остеомиелит.
- Легочный или нелегочный туберкулез.
Консультация
Во время консультации врач определяет показания и противопоказания к эндопротезированию сустава, проводит необходимые исследования и подбор соответствующего протеза. Рентгенологическое исследование позволяет выяснить степень изношенности сустава, сделать необходимые измерения. Вас обязательно предупредят о возможных рисках и осложнениях операции. К осложнениям операции можно отнести следующие:
- инфекция в области операции
- кровопотеря во время операции или после нее
- тромбоэмболия (закупорка сосуда тромбом)
Перед операцией
До операции пациент проходит полное клиническое обследование (сдача анализов, консультации специалистов, осмотр анестезиолога). Госпитализация пациента проводится за 1 день до операции.
Операция
В не осложненных случаях имплантация искусственного сустава длиться порядка 2-х часов. Во время операции проводятся мероприятия по профилактике инфекционных осложнений, при необходимости восполнение кровопотери, дренирование раны с целью профилактики скопления крови.
После операции
В послеоперационном периоде продолжается введение антибиотиков, обезболивающих средств, симптоматическое лечение, обучение ходьбе с дополнительной опорой.
Реабилитация в стационаре
Активизация в постели разрешается уже на 1-е сутки после операции. Со второго дня можно присаживаться в постели, начинать статические упражнения для мышц конечности, выполнять дыхательную гимнастику. Ходьба с дозированной нагрузкой на оперированную конечность и дополнительной опорой (костыли, ходунки) возможна уже с 1-х суток. Швы снимают на 10- 12 сутки.
Выписка домой
Выписка производится через 7-8 дней после операции. Следует продолжать реабилитационные мероприятия, строго соблюдая рекомендации оперировавшего хирурга. При необходимости возможна госпитализация в реабилитационный центр для восстановления под руководством специалистов – реабилитологов. Ограничения в физической нагрузке на оперированную конечность следует соблюдать в течении 6 недель после операции, в течении этого времени рекомендуется использование дополнительной опоры.
Эндопротезирование в Москве
Операция по замене сустава – это серьезное медицинское вмешательство, от качества выполнения которого зависит, сможет ли пациент вернуться к нормальной двигательной активности и избавиться от боли. Именно поэтому выбор врача и клиники для суставной имплантации является очень важным. Приглашаем на консультацию травматолога высшей категории в многопрофильный медицинский центр «КЛИНИКА №1» (Люблино). При наличии результатов предварительной диагностики, рекомендуем захватить их с собой. Также можно пройти обследование на базе нашего центра.
| Название | Стоимость |
|---|---|
| Операция эндопротезирования тазобедренного сустава I категории сложности | 108000,00 |
| Операция эндопротезирования тазобедренного сустава II категории сложности | 144000,00 |
| Операция эндопротезирования тазобедренного сустава III категории сложности | 180000,00 |
| Реэндопротезирование тазобедренного сустава (без протеза) | 276000,00 |
| Эндопротезирование голеностопного сустава I категории (без стоимости эндопротеза) | 181200,00 |
| Эндопротезирование голеностопного сустава II категории (без стоимости эндопротеза) | 193200,00 |
| Эндопротезирование голеностопного сустава III категории (без стоимости эндопротеза) | 181540,00 |
| Эндопротезирование коленного сустава I категории (без стоимости эндопротеза) | 181200,00 |
| Эндопротезирование коленного сустава II категории (без стоимости эндопротеза) | 193200,00 |
| Эндопротезирование коленного сустава III категории (без стоимости эндопротеза) | 181540,00 |
Стоимость операции и расходных материалов
рассчитывается для каждого пациента индивидуально – после консультации специалистов и проведения необходимых обследований.
Эндопротезирование, замена коленного сустава — Цены в Беларуси
Сколько стоит замена коленного сустава?
Стоимость операции в Беларуси на порядок ниже, чем в европейских странах. Ее цена зависит от выбранного лечебного комплекса, комплектации протеза и страны его происхождения.
Стоимость импортного имплантата (Германия, США, Швеция) – от 2,5 тыс. у. е.
В перечень лечебного комплекса, стоимость которого может колебаться от 1,9 до 2,1 тыс. у. е., входят:
- нахождение в больнице от 1-й до двух недель,
- диагностические процедуры и исследования,
- консультации специалистов,
- оперативное вмешательство и анестезия,
- расходные материалы,
- лекарственные средства,
- начальный этап восстановительно-реабилитационных мероприятий.
Эндопротез коленного сустава
В городской клинической больнице скорой медицинской помощи г. Минска при имплантации используют современные протезы коленного сустава.
Срок службы имплантата составляет от 10-ти до 30-ти лет.
Стоимость коленного протеза зависит от вида необходимого имплантата.
Если вы решили поставить эндопротез коленного сустава, цена на него в городской клинической больнице скорой медицинской помощи г. Минска составит от $3 тыс. (со стоимостью имплантата).
Замена коленного сустава может стать необходимой, если одно или оба сустава повреждены или изношены. Для многих пациентов варианты консервативных терапевтических мер, включая контроль веса, физиотерапию и медикаментозное лечение, со временем становятся недостаточными. И тогда рассматривается возможность протезирования. Это эффективная и безопасная операция для восстановления нормальной деятельности конечности.
Эндопротезирование коленного сустава назначается, когда пациента беспокоят сильные боли и качество жизни существенно снижено. Во время операции поврежденное, изношенное или больное колено заменяется имплантатом.
Опыт по проведению таких операций в клиниках Беларуси накоплен большой. При имплантации используются эндопротезы мировых производителей. В течение многих лет белорусские хирурги высокой квалификации выполняют с отличным клиническим результатом установку и замену коленных суставов на современном оборудовании. На эндопротезирование коленного сустава цена в Беларуси на порядок ниже европейской.
Анатомия коленного сустава
Колено – это две длинные кости ног, скрепленные связками, мышцами и сухожилиями. Их концы покрыты гладким веществом – хрящом, который позволяет костям легко двигаться и защищает их. Если точнее, то колено состоит из нижнего конца бедренной кости, верхнего конца голени и надколенника.
- Эластичные связки (полосы ткани) соединяют кость с костью. Большие связки удерживают бедро и голень вместе и обеспечивают стабильность сустава.
- Мениски, C-образные клинья, работают как «амортизаторы».
- В колене две группы мышц: четырехглавые (на передней части бедер) – они выпрямляют ноги, и мышцы подколенного сухожилия (на задней части бедер) – они сгибают ногу.
- Сухожилия – жесткие связки соединительной ткани между костями и мышцами.
- Суставные поверхности в колене покрыты синовиальной мембраной. Она выделяет смазывающую хрящ жидкость. Благодаря этой жидкости в здоровом колене почти до нуля уменьшается трение.
Обычно все компоненты в суставе работают слаженно. Но травма либо болезнь могут нарушить это равновесие, что приведет к ослаблению мышц, боли и снижению функций сустава. И тогда необходимо протезирование колена.
Кому показано эндопротезирование коленного сустава?
- Ревматические заболевания (например, воспаление, известное как ревматоидный артрит),
- дегенеративно-дистрофические заболевания (артрозы),
- деформации или травмы (посттравматический артрит),
- чрезмерная степень остеоартрита (износ коленного сустава)
Противопоказания
- Местная коленная инфекция или сепсис,
- злокачественные опухоли,
- чрезмерная хрупкость кости (выраженный остеопороз),
- ожирение 3-й – 4-й стадии,
- удаленная (внесуставная), активная, текущая инфекция или бактериемия,
- патология кровеносной системы (проблемы со свертываемостью),
- тяжелое нарушение метаболизма костной ткани ног,
- инфекционное заболевание в острой стадии,
- аллергия на материал имплантата,
- ВИЧ-инфекция,
- тяжелые случаи сосудистой, почечной, легочной дисфункции,
- возраст до 25 лет,
- психические заболевания,
- парез мышц на стороне предполагаемой операции,
- варикозное расширение ножных вен.
Ход операции по замене колена
Перед операцией предстоит обширное клиническое обследование, в том числе сердца, легких, почек, желудка (исключение язвы), даже зубов (наличие кариеса может скрывать инфекцию).
Перед вмешательством в колено хирург:
- изучает историю болезни, уточняет у пациента, какие лекарства он принимает (в том числе разбавители крови, аспирин или другие препараты), выясняет наличие истории инфекций, аллергий, кровотечений или тромбов,
- проводит медицинский осмотр, который включает рентген, чтобы выяснить, как выглядит повреждение сочленения,
- назначает при необходимости исследование крови, МРТ, другие диагностические тесты.
За 8 часов до операции пациент должен перестать принимать пищу.
Ход операции состоит из четырех основных шагов:
- Подготовка кости. Поврежденные поверхности хряща удаляются вместе с небольшим количеством кости.
- Установка имплантатов с металлическими, пластиковыми либо керамическими деталями. Удаленные хрящ и кость заменяются специальными компонентами, которые воссоздают поверхность сустава. Эти части могут быть зацементированы или «запрессованы» в кость.
- Подготовка поверхности надколенника
- Вставка пластикового вкладыша. Его размещают между металлическими/керамическими компонентами для создания гладкой скользящей поверхности.
Операция установки эндопротеза занимает от 1 до 2 часов. После нее сначала трудно подняться самостоятельно на ноги. В качестве поддержки используются параллельные брусья, костыли, ходунки или трость. Выдается больничный лист после эндопротезирования, ведь восстановление после операции длится практически полгода. Важно часто тренировать колено, снимать отеки и укреплять мышцы.
Виды операций по замене коленного сустава
Суставная имплантация – распространенный вид заместительной терапии. Вид хирургического вмешательства зависит от степени повреждения суставов.
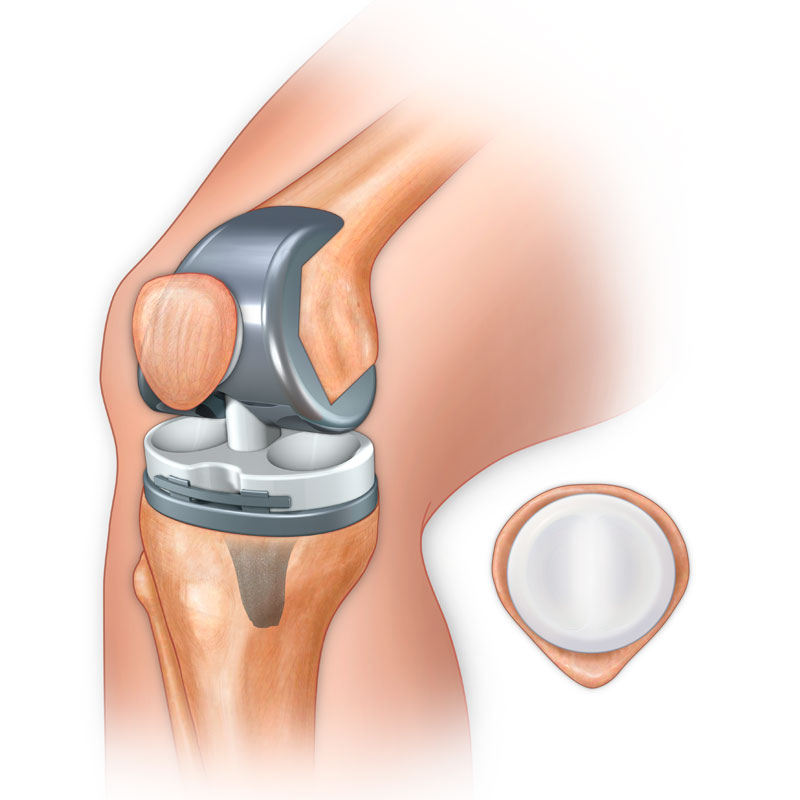
- Полная замена колена. Во время этой операции на имплантаты меняют обе стороны поврежденных суставов. Стандартный тотальный эндопротез полностью покрывает суставные поверхности бедра и голени в суставе. Тотальное эндопротезирование коленного сустава занимает от 1 до 3 часов.
- Срок работы имплантата от 10 до 30 лет. Спустя определенное время после операции может понадобиться ревизионное протезирование коленного сустава.
Тотальное эндопротезирование коленного сустава
Это безопасное и эффективное ортопедическое вмешательство, при котором три суставные поверхности колена (бедренная, большеберцовая и надколенная) заменяются протезными компонентами.
Благодаря тотальной артропластике снимаются боли, исправляется деформация ног и восстанавливается нормальная деятельность колена.
Частичная замена коленного сустава.Цена эндопротезирования ниже, хирургическое вмешательство и нахождение в больнице короче по времени. При частичной артропластике (одномыщелковом протезировании) разрез на колене меньше и кость удаляется в меньшем объеме. Частичный протез имплантируют, если только часть сустава подвержена износу, а внутренняя часть и связка не повреждены.
Продолжительность работы протеза зависит от того, насколько пациент соблюдает рекомендации – отказывается от агрессивных для сустава движений (прыжки, бег, игры с мячом, горные лыжи, большой теннис, бег трусцой, боевые искусства и пр.), держит в норме вес, занимается умеренными физическими нагрузками (плавание, ходьба, равнинные (беговые) лыжи, велосипед, бальные танцы, скандинавская ходьба и пр.).
Виды эндопротезов коленного сустава
Эндопротез коленного сустава – это множество разработанных модульных полных и частичных имплантатов, которые могут быть вставлены без цемента или цементированы в зависимости от качества кости и стадии заболевания.
Имплантаты изготавливаются из чрезвычайно прочных, совместимых с телом материалов, таких как хром, керамика, кобальт и титановые сплавы. Скользящие компоненты коленного протеза обычно изготавливаются из специальных пластиков, таких как полиэтилен. От того, из каких материалов изготовлен имплантат и для какого вида операции он предназначен, будет зависеть и то, сколько стоит замена коленного сустава.
Есть несколько различных видов имплантатов колена. Они классифицируются по материалам, которые трутся друг о друга при сгибании колена:
- Металл на пластике – самый распространенный тип для бедренного компонента, изготавливается из кобальта-хрома, титана, циркония и никеля. Это наименее дорогой тип протеза.
- Керамика на пластике – для замены бедренного компонента. Этот тип эндопротеза используют, если пациент чувствителен к никелю, используемому в металлических имплантатах.
- Керамика на керамике подходит для бедренного и большеберцового компонентов. На керамические детали обычно нет аллергии, но такие однокомпонентные протезы могут издавать скрип при ходьбе.
- Металл по металлу. Имплантаты такого типа чаще применяют при эндопротезировании молодых, активных мужчин. Женщинам детородного возраста ставить их не рекомендовано. В последние годы имплантаты типа «металл-металл» используются реже из-за опасений по поводу попадания металла в кровоток.
От степени износа сустава, состояния связок и мышц зависит выбор имплантата в коленный сустав. Эндопротез индивидуально подбирается для каждого пациента.
После операции по эндопротезированию коленного сустава
Успешность имплантации зависит во многом от того, насколько хорошо пациент после замены колена следует указаниям врачей в клинике и дома.
После того, как сделана на коленный сустав операция, требуется от шести до восьми недель, чтобы колено достаточно зажило. За это время мышцы должны стать достаточно сильными, чтобы полностью обеспечить стабильность сустава. Начинать разработку колена следует уже на второй день после эндопротезирования, выполняя простые физические упражнения, рекомендованные физиотерапевтом.
Большинство пациентов, у которых была операция по замене коленного сустава, обычно могут вернуться к легким обязанностям и занятиям в течение нескольких недель после заместительной терапии.
Чтобы наладить повседневную жизнь с протезом как можно лучше, восстановить мышечную силу и хороший диапазон движений, необходимо выполнять некоторые рекомендации:
- Удалить препятствия (подвижные коврики, электрошнуры и пр.).
- Во избежание падений пользоваться вспомогательными устройствами (костыли, трость, ходунки).
- Иметь твердую подушку для сидения в автомобиле/кресле, на диване, которая позволит держать ноги ниже тазобедренных суставов.
- Носить нескользящую удобную обувь.
- Пользоваться обувным рожком с длинной ручкой и приспособлениями для снятия/надевания одежды.
- Придерживаться нормальной диеты во избежание роста веса.
- В ванной комнате пользоваться удобно закрепленными поручнями и крепкой скамейкой для сидения, в туалете – приподнятым сидением.
- При наличии в доме лестниц установить вдоль ступенек прочные перила.
Примерно через 4–6 недель прооперированный коленный сустав становится упругим и безболезненным. Прогулочная ходьба с таким протезом и начало занятий спортом возможны спустя примерно три месяца после эндопротезирования. Однако следует избегать занятий спортом с частыми ударными нагрузками или нагрузками с резким изменением направления.
Реабилитация
Без адекватной реабилитации не будет выздоровления. Поэтому вне зависимости от типа и конструкции эндопротеза, прооперированного сустава и метода эндопротезирования, состояния здоровья пациента, его веса и возраста, после операции с больным должна работать команда специалистов по восстановлению функций коленного сустава.
В индивидуальный план реабилитации включаются обязательно:
- наблюдение лечащего ортопеда, реабилитолога, физиотерапевта,
- ЛФК после замены коленного сустава,
- массаж,
- медикаментозное лечение,
- статические нагрузки,
- механотерапия,
- ЛФК в бассейне,
- велотренажер,
- разработка коленного сустава,
- электростимуляция,
- физиотерапия,
- контроль при помощи УЗИ и рентгена,
- специальная дыхательная гимнастика,
- водолечение и др.
Преимущества эндопротезирования колена в Беларуси
Эндопротезирование в Беларуси делают в городской клинической больнице скорой медицинской помощи г. Минска – ведущей клинике белорусской столицы. У коллектива больницы безупречная репутация благодаря исключительной компетенции в лечении заболеваний опорно-двигательного аппарата.
Здесь работает слаженная команда профессионалов, имеющая солидный опыт и высокую квалификацию.
В клинике выполняют тотальную артропластику коленного сустава на современном оборудовании с использованием имплантатов немецких, шведских, американских производителей.
Специалисты
Комаровский Михаил Владимирович
Врач травматолог-ортопед, заведующий отделением. Первая квалификационная категория. Удостоен звания “Отличник здравоохранения Республики Беларусь”.
Воробей Петр Васильевич
Врач травматолог-ортопед высшей категории. Награжден Почетной грамотой Минского городского Совета депутатов в 2018г.
Часто задаваемые вопросы
Возможна ли замена коленного сустава в 80 лет и позже?
Эндопротезирование – распространенный метод лечения тяжелого остеоартрита. Замена коленного сустава в пожилом возрасте является наиболее часто выполняемой операцией.
Оценивая приемлемость эндопротеза для пациента в возрасте от 80-ти и старше, хирург-ортопед обращает внимание на такие моменты, как:
- текущее состояние здоровья (основной критерий),
- наличие физической силы (для успешности процесса реабилитации),
- сохранение когнитивных функций (память, внимание, речь, восприятие и т. п.).
Замена колена имплантатом – ценная процедура для пожилых, так как позволяет вернуться к более функциональному образу жизни и улучшить ее качество.
Насколько вероятна нестабильность эндопротеза коленного сустава?
Примерно у одной трети пациентов, перенесших тотальное ревизионное эндопротезирование, наблюдается нестабильность сустава через год после процедуры. Ревматоидный артрит, заболевания соединительной ткани, тяжелый остеопороз и невропатия являются факторами риска такого послеоперационного состояния.
В большинстве случаев нестабильность можно предотвратить, используя подходящий имплантат и хорошую хирургическую технику. Особое внимание уделяется подтверждению диагноза, для которого требуется тщательный сбор анамнеза, полное физическое обследование и рентгенографическая оценка.
Альтернативный вариант для некоторых групп пациентов с нестабильностью – протез с ограниченным или вращающимся шарниром.
Тотальное эндопротезирование коленного сустава | Хороший, плохой и уродливый
29 ноя 2017Когда я рос, я помню, как выполнял классные задания, в которых нас спрашивали, какой мы представляем себе нашу жизнь через пять, десять, двадцать лет. Мне не был поставлен диагноз ревматоидный артрит (РА) в восемнадцать лет и полная замена коленного сустава в двадцать девять лет.
Моя жизнь изменилась пятнадцать лет назад, когда мне поставили диагноз, и я не могу сказать, что поездка была легкой. Эта поездка привела меня на путь боли, потерь, горя и инвалидности.Но он также показал мне путь надежды, веры, духовности, исцеления, принятия, силы, храбрости и цели. По иронии судьбы, путь, который показал мне мой RA, – это больше, чем я начинал. Через негатив и тьму моей хронической болезни, в конце концов, свет и позитив проникли в те области моей жизни, которые, как я никогда не думал, снова станут целыми.
Тем не менее, момент моей глубочайшей тьмы и отчаяния настал более года назад, когда я впервые сделал серьезную операцию. Диагноз хирурга о том, что у меня нет хряща колена и что у меня есть кость на колене, меня не шокировал.По крайней мере, за пару лет до обращения к хирургу я страдал хромотой, согнутым коленом, болью и припухлостью. Интуитивно я знал, что что-то серьезно не так, и рентген подтвердил мои подозрения.
Поскольку полная замена коленного сустава считается плановой процедурой, мне предложили два варианта: либо жить с этим, либо сделать операцию по исправлению. Выбор был за мной, и мне объяснили, что они сделают операцию только в том случае, если и когда я буду готов. Однако, будучи молодой девушкой, которая хотела оставаться социальной и активной, качество моей жизни быстро стало главной заботой.Кроме того, моя команда хирургов посоветовала не продлевать операцию, чтобы избежать возможного риска повлиять на выравнивание моего тела, тазобедренные и голеностопные суставы, которые работают в тандеме с коленом.
Итак, через четыре месяца после моего первоначального диагноза и после того, как я взвесил все варианты, я решил сделать операцию по полной замене коленного сустава. Во время восстановления после операции я узнал три вещи, которые справедливы для полной замены коленного сустава: это хорошо, это плохо и совершенно некрасиво.
Вот мой опыт с этими тремя истинами:
Хорошее
По большей части вы получаете новую жизнь.Это может быть не совсем так, как до того, как ваше колено пострадали от артрита или травмы, но с этой процедурой качество жизни значительно улучшится.
Боль исчезает или уменьшается после выздоровления. Много.
Тотальные эндопротезы коленного сустава, такие как эндопротезирование тазобедренного сустава, выполняются хирургами на протяжении десятилетий. Хотя операция в целом никогда не бывает гарантированной и без риска, хирурги-ортопеды хорошо разбираются в механике этого типа хирургии. Срок годности дольше, чем у многих других замен суставов, что помогло мне принять решение продолжить его.
Вы заставляете всех – в основном, быть в вашем распоряжении и звонить, когда вы выйдете из операции и вернетесь домой. Кто не любит, когда его балуют? После ужасной операции мы действительно заслуживаем немного отдыха и расслабления, верно?
Если у вас мало личной поддержки один на один, в Интернете есть множество ресурсов. До, во время и долгое время после операции я находил утешение в группах поддержки в Интернете. Это правда, что у каждого человека есть уникальный опыт использования этой процедуры, но, в конце концов, люди в группах поддержки могут понять и посочувствовать.Это огромная разница. Из всех людей в мире вы найдете одного или нескольких избранных, чья история устрашающе похожа на вашу.
Больница, в которой вам назначена операция, подготовит вас. Я из тех людей, которые должны знать каждую деталь, прежде чем что-то делать, особенно с чем-то столь важным. Если вы такие же или просто чувствуете себя напуганным, потерянным и неуверенным, эти обязательные предоперационные занятия проводятся медсестрой или физиотерапевтом. Ни один вопрос не остается без ответа, поэтому не забудьте спросить.
Юмор и смех станут вашими лучшими друзьями и помогут вам преодолеть любую боль, разочарование и слезы, которые вы можете пролить. Не будьте слишком строги к себе и своему процессу выздоровления. До и после моей операции друзья и родственники приносили очень важные открытки, цветы и мягкие игрушки. Это вызвало у меня улыбку и подтолкнуло меня продолжать работу. Также помогает прослушивание музыки, медитация, глубокое дыхание, просмотр фильмов, чтение и все, что может отвлечь вас от мыслей.
Один совет, который я получил от человека, который помог взглянуть на вещи в перспективе перед моей процедурой, был: «Не будь мучеником на колени». Легче сказать, чем сделать, но когда я оказался в этой энергии, я вспомнил об этом и изменил свой курс. Восстановление после операции дает вам много времени наедине с собой. Вы лучше узнаете себя и поймете то, на что у вас никогда не было времени раньше.
Мне сделали операцию на неделе 4 июля. Я не уверен, почему я выбрал это, но я бы не хотел делать это снова, главным образом потому, что я страдаю от серьезного FOMO (страха упустить возможность).Тем не менее, я был связан с одним из лучших видов, чтобы увидеть фейерверк. Мы с близкими включили музыку и устроили танцевальные вечера в комнате. Когда жизнь дарит вам лимоны, устраивайте себе праздник, верно? Моя семья и я не позволили моей операции помешать нам насладиться праздником по-своему.
Наконец, вы вышли выжившим и воином. И если это не само по себе bada **, тогда я не знаю, что это такое. У нас даже есть шрам, подтверждающий это!
Теперь перейдем к не очень bada ** части.
Плохой
Общая боль, ночевка в больнице, обезболивающие, выход из наркоза, отеки и синяки – не для слабонервных. На второй день после операции я ожидал посетителей, но эффект от снятия анестезии был для меня слишком сильным, и мне пришлось отменить их визит. Не говоря уже о том, что обезболивающие тоже оказались в коричневом бумажном пакете, если вы понимаете, о чем я.
Необходимость полагаться на занятых медсестер, которые, как часы, дадут вам обезболивающее, может утомить вас.Некоторое время спустя я не могла смотреть на яблочное пюре, потому что мне так надоело есть его в больнице. Медсестрам приходилось каждый раз наблюдать, как я глотаю свое лекарство, что раздражало, но это протокол, чтобы убедиться, что пациенты принимают его. Поверьте мне, с той болью, которую я испытывал, я собирался ее вынести. Помимо всего этого, мой опыт дал мне большое уважение к медсестрам, особенно к тем, которые помогали мне изо дня в день.
Вопреки тому, что люди думают, после полной замены коленного сустава ваше колено не является бионическим.Хотя мы сами по себе воины и супергерои, наше колено не выполняет никаких особых трюков. Если бы я мог пробить кирпичную стену из-за металла в колене, я бы немедленно выполнил эту процедуру.
Восстановление после операции требует работы, работы, работы, работы – как говорит Рианна. Если вы считаете, что ваша работа с 9 до 5 или работа в час пик плохая, возможно, вам стоит переосмыслить то, что вы раньше считали трудным. Восстановление – это круглосуточное обязательство, а последующее обслуживание – пожизненное, чтобы ваше новое колено функционировало на долгие годы.Мой хирург сказал мне, что после операции мне придется чем-то пожертвовать, но я не понимал, что он имел в виду, пока это не было сделано.
Контактные виды спорта, такие как футбол, бег, футбол, теннис и катание на лыжах, часто не рекомендуются после полной замены коленного сустава. Хотя многие пациенты говорят, что у них нет проблем с первым, это может сократить срок хранения заменителя. Хотел бы я заниматься спортом, которым я занимался до артрита, но это просто физически невозможно.Так что теперь я назначен чирлидером в сторонке с чаем в руке, но это меня устраивает!
Если у вас аутоиммунный артрит, такой как ревматоидный артрит, выздоровление отличается от выздоровления человека, только что перенесшего остеоартрит, спортивную травму или другие распространенные операции в молодости, такие как ACL или разрыв мениска. Поскольку у меня ревматоидный артрит, лекарства, которые я принимаю от РА, замедляют процесс заживления и устраняют другие основные факторы. Риски и осложнения инфекций также выше у пациентов с ревматоидным артритом и хроническими заболеваниями из-за ослабленной иммунной системы.Кроме того, я не мог принимать лекарства от РА или какие-либо добавки, которые помогали с болью и воспалением, в течение пары недель до и одного месяца после операции. Как будто боли от операции было недостаточно, боль от моего РА подняла ее на совершенно другой уровень. Поговорим об аде.
Вдобавок ко всему, мне также пришлось пройти манипуляцию через шесть недель после полной замены коленного сустава, потому что мой диапазон движений сгибания в колене не был оптимальным. Виновник? Рубцовая ткань и воспаление.
Мой хирург отправил меня домой с CPM, также известной как аппарат непрерывного пассивного движения. У меня были отношения любви / ненависти с этим пушистым мамонтом – это прозвище, которое я дал ему. СРМ помогла уменьшить отек и расслабить меня перед терапией и тренировками, но, к сожалению, я никогда не достиг того же числа на тренажере, на котором мой терапевт измерил меня для сгибания.
Будьте осторожны, если вы любите уединение или являетесь частным лицом. Прискорбная реальность операции заключается в том, что вы будете обнажены.Когда люди меняют вам кровать посреди ночи, особенно привлекательный медсестра, может быть унизительно для молодой женщины. Но потом я понял, насколько я был смешным. В конце концов, это был мой первый раз, когда я ночевал в больнице с момента моего рождения тридцать лет назад, и все было для меня в новинку. Ты можешь меня винить? Я ненавидел то, что мне приходилось принимать душ; это заставило меня почувствовать себя зависимым. Обычно я независимый человек, которому нравится делать все на своих условиях и по-своему. Но душ – это серьезная проблема, так как у вас есть разрез на колене, плюс повреждение суставов в верхней части тела, из-за чего трудно удержаться от кресла для душа, поэтому помощь определенно была необходима.
И последнее: операция делает вас слабее. На всех физических, умственных, эмоциональных и духовных уровнях. Моя конкретная операция длилась три часа. Обычно это занимает всего полтора часа. Из-за обширного повреждения моего колена хирургу и его команде предстояло много работы по очистке. После этого мне пришлось много навести порядок в своих эмоциях, теле и духе.
Уродливые
Если разрезать колено до кости недостаточно, то необходимость вставать и идти на следующий день – это полный ужас.Менталитет «используй или потеряй» – главный лозунг ортопедических полов. Но поскольку у меня также есть повреждение суставов в локтевом, запястьях и суставах пальцев, вставание и использование моего нового колена было для меня невероятно трудным. На второй день, когда я встала на прогулку, мой разрез пролился на марлевую салфетку. Я был не готов, а они действительно подталкивают вас, главным образом потому, что хотят убедиться, что вы в безопасности и вернетесь домой. Кроме того, существуют факторы правил страховой компании и больницы, которые ограничивают количество дней, которые могут быть покрыты.
Medicare и Medicaid – мои страховые компании. Если получить пособие по социальному обеспечению недостаточно, покрытие постоянной физиотерапии – огромная головная боль. Быть помещенным в медицинские обзоры, требовать отправки доказательств того, что мне действительно нужно больше лечения, и одновременно лишаться пособий по социальному обеспечению – уродливее, чем сам процесс операции.
Альтернативные и спа-процедуры, такие как массаж глубоких тканей, миофасциальный массаж, остеопатия и иглоукалывание, помогают избавиться от рубцов, боли, воспалений и общего заживления.Однако они часто не покрываются страховкой, даже если есть доказательства того, что эти услуги помогают людям. К сожалению, никто не хочет платить за эти услуги, часто оставляя пациентов неспособными позволить себе какое-либо альтернативное лечение, ограниченными средствами или в долгах.
Чем вы моложе, тем быстрее в вашем теле образуется рубцовая ткань. Если у вас аутоиммунный артрит, может возникнуть осложнение, которое я назвал артрофиброзом, что в значительной степени является названием, используемым для ригидности колена.Я все еще борюсь с рубцами каждый день, но я отказываюсь сдаваться!
В своей жизни вы столкнетесь с проблемами, но эти проблемы не определяют вас; вас определяют действия, которые вы предпринимаете, и отношение, которое вы сохраняете, когда сталкиваетесь со своими проблемами. Благодаря хорошему, плохому и уродливому моей полной замене колена я выбрался из окопов, и я знаю, что вы тоже можете.
Вы можете проследить мой путь полной замены коленного сустава на моей странице проекта 365 в 365project.org / effiek / profile # album или подписывайтесь на меня в Twitter @risingabovera
До трети замен коленного сустава избавляют от боли и сожаления
Кредит: CC0 Public DomainДанетт Лейк думала, что операция облегчит боль в коленях.
Боль при артрите началась в возрасте 40 лет с тупой боли, вызванной, в основном, давлением нежелательного веса.Лейк удалось сбросить 200 фунтов с помощью диеты и упражнений, но боль в коленях не исчезла.
В результате сексуального насилия два года назад Лейк получил физическую и психологическую травму. Она повредила колени, отбиваясь от нападавшего, который ворвался в ее дом. Хотя ей удалось сбежать, ее колени так и не восстановились. Временами резкая боль приводила ее в отделение неотложной помощи. Работа Лейк, которая заключалась в погрузке багажа в самолеты, часто приводила к несчастью.
Когда врач сказал, что замена коленного сустава уменьшит ее боль при артрите на 75 процентов, Лейк была вне себя от радости.
«Я думал, что замена коленного сустава станет лекарством», – сказал Лейк, которому сейчас 52 года, живущему в сельской Айове. «Я был очень взволнован, думая:« Наконец-то боль закончится, и у меня будет какое-то качество жизни »».
Но через год после операции на правом колене Лейк сказала, что все еще страдает.
«Я постоянно страдаю от боли, 24 часа в сутки, 7 дней в неделю», – сказала Лейк, которая не может работать. «Бывают моменты, когда я даже не могу заснуть».
Большинство замен коленного сустава считаются успешными, а процедура известна своей безопасностью и экономичностью.С 1999 по 2008 год количество операций увеличилось вдвое, и к 2030 году ожидается 3,5 миллиона операций в год.
Но испытание Лейка иллюстрирует риски и ограничения операции. Врачи все больше обеспокоены чрезмерным использованием этой процедуры и переоценкой ее преимуществ.
Исследования показывают, что до одной трети тех, кому заменили колени, продолжают испытывать хроническую боль, а каждый пятый недоволен результатами. Исследование 2017 года, опубликованное в BMJ , показало, что замена коленного сустава оказывает «минимальное влияние на качество жизни», особенно для пациентов с менее тяжелым артритом.
Согласно исследованию, проведенному в 2014 году в Arthritis & Rheumatology, треть пациентов, перенесших замену коленного сустава, могут даже не подходить для этой процедуры, потому что их симптомы артрита недостаточно серьезны, чтобы заслуживать агрессивного вмешательства.
«Мы делаем слишком много замен коленного сустава», – сказал в интервью д-р Джеймс Рикерт, президент Общества ортопедии, ориентированной на пациента, которое выступает за доступное медицинское обслуживание.«Люди будут спорить о точной сумме. Но вряд ли кто-то станет спорить, что мы не делаем слишком много».
Несмотря на то, что американцы стареют и становятся все тяжелее, сами по себе эти факторы не объясняют стремительный рост числа эндопротезов коленного сустава. Этот рост может быть вызван более высоким уровнем травматизма среди более молодых пациентов и большей готовностью врачей оперировать более молодых людей, например людей в возрасте от 50 до 60 лет, сказал Рикерт, хирург-ортопед из Бедфорда, штат Индиана. потому что новые имплантаты могут прослужить дольше – возможно, 20 лет – прежде чем они изнашиваются.
Но даже самые новые модели не вечны. Со временем имплантаты могут расшатываться и отслаиваться от кости, вызывая боль. Пластмассовые компоненты искусственного колена медленно изнашиваются, образуя мусор, который может вызвать воспаление. Износ может привести к поломке колена. Пациенты, у которых после операции сохраняется ожирение, могут возникать дополнительные нагрузки на имплантаты, что еще больше сокращает их продолжительность жизни.
Чем моложе пациенты, тем больше вероятность, что они «переживут» свои коленные имплантаты и им потребуется повторная операция.Такие «ревизионные» процедуры труднее выполнять по многим причинам, в том числе из-за наличия рубцовой ткани после первоначальной операции. По словам Риккерта, костный цемент, используемый в первой операции, также бывает трудно извлечь, а кости могут сломаться при удалении более старого искусственного колена.
Ревизии также могут вызвать осложнения. Согласно ноябрьской статье в Lancet, среди пациентов моложе 60 лет около 35 процентов мужчин и 20 процентов женщин нуждаются в повторной операции.
Тем не менее, больницы и хирургические центры активно продают заменители коленного сустава, с рекламой, в которой пациенты бегают, едут на велосипеде и даже играют в баскетбол после процедуры, – сказал доктор Николас Динубайл, хирург-ортопед из Хавертауна, штат Пенсильвания, специализирующийся на спортивной медицине. По его словам, хотя многие люди с искусственными коленями могут вернуться к умеренным упражнениям – например, к парному теннису – нереально представить, чтобы они снова играли в баскетбол на всей корте.
«Больницы все конкурируют друг с другом», – сказал Динубайл.Маркетинг может ввести молодых пациентов в заблуждение и заставить их думать: «Я куплю новый сустав и вернусь к тому, что делал раньше», – сказал он. Для Риккерта «медицинская реклама – большая часть проблемы. Ее цель – продать пациентам процедуры».
Рикерт сказал, что некоторым пациентам предлагают операцию, в которой они не нуждаются, и что деньги могут быть фактором.
Замена коленного сустава, стоимость которой в среднем составляет 31 000 долларов, «действительно имеет решающее значение для финансового здоровья больниц и врачебной практики», – сказал он.«Врач зарабатывает намного больше, если делает операцию».
Тем не менее, операция – не единственный способ лечения артрита.
Пациенты с ранним заболеванием часто получают пользу от безрецептурных болеутоляющих, диетических советов, физиотерапии и просвещения о своем состоянии, сказал Дэниел Риддл, исследователь физиотерапии и профессор Университета Содружества Вирджинии в Ричмонде.
Исследования показывают, что эти подходы могут помочь даже людям с более тяжелым артритом.
В исследовании, опубликованном в журнале «Остеоартрит и хрящ» в апреле, исследователи сравнили хирургическое и нехирургическое лечение у 100 пожилых пациентов, которым требуется замена коленного сустава.
За два года состояние всех пациентов улучшилось, независимо от того, было ли им предложено хирургическое вмешательство или комбинация нехирургических методов лечения. Пациенты, случайным образом назначенные на немедленную замену коленного сустава, показали лучшие результаты, улучшив их вдвое больше, чем у пациентов, получавших комбинированную терапию, согласно стандартным медицинским тестам на боль и функционирование.
Но хирургия также сопряжена с риском. У хирургических пациентов развилось в четыре раза больше осложнений, включая инфекции, тромбы или жесткость колена, достаточно серьезную, чтобы потребовать еще одной медицинской процедуры под анестезией.В целом, 1 из 100–200 пациентов, перенесших замену коленного сустава, умирает в течение 90 дней после операции.
Примечательно, что большинство из тех, кто получал нехирургические методы лечения, были удовлетворены своим прогрессом. Хотя позже все имели право на замену коленного сустава, две трети отказались этого делать.
Тиа Флойд Уильямс страдала болезненным артритом в течение 15 лет, прежде чем в сентябре 2017 года ей заменили колено. Хотя процедура, казалось, прошла гладко, ее боль вернулась примерно через четыре месяца, распространившись на бедра и поясницу.
Ей сказали, что ей нужна вторая, более обширная операция, чтобы вставить стержень в голень, сказал 52-летний Уильямс из Нэшвилла.
«В этот момент я думал, что сделаю второе колено, а не переделаю первое», – сказал Уильямс.
Другие пациенты, например Эллен Штаттс, довольны своими результатами. Статтсу из Дарема, штат Северная Каролина, заменили одно колено в 2016 году, а другое – в 2018. «Это определенно лучше, чем до операции», – сказал Штаттс.
Доктора и экономисты все больше беспокоят неправильные операции на суставах всех типов, не только на коленях.
Неправильное лечение вредит не только пациентам; это вредит системе здравоохранения, увеличивая расходы для всех, – сказал доктор Джон Мафи, доцент медицины в Медицинской школе Дэвида Геффена в Калифорнийском университете в Лос-Анджелесе.
723 000 замен коленного сустава, выполненные в 2014 году, обошлись пациентам, страховщикам и налогоплательщикам более чем в 40 миллиардов долларов. Прогнозируется, что эти расходы будут расти по мере того, как нация стареет и борется с последствиями эпидемии ожирения и старения населения.
Чтобы избежать неправильной замены суставов, некоторые системы здравоохранения разрабатывают «вспомогательные средства для принятия решений», легкие для понимания письменные материалы и видеоролики о рисках, преимуществах и ограничениях хирургического вмешательства, чтобы помочь пациентам сделать более осознанный выбор.
В 2009 году Group Health представила средства принятия решений для пациентов, рассматривающих возможность замены суставов бедра и колена.
Blue Shield of California реализовала аналогичную инициативу «совместного принятия решений».
Руководители плана медицинского обслуживания были особенно обеспокоены значительным увеличением числа молодых пациентов, перенесших операцию по замене коленного сустава, сказал Генри Гарлич, директор по решениям для здравоохранения и расширенным клиническим программам.
По данным Агентства по исследованиям и качеству здравоохранения, процент замененных коленных суставов, выполненных людям от 45 до 64 лет, увеличился с 30 процентов в 2000 году до 40 процентов в 2015 году.
Поскольку устройства могут изнашиваться всего за несколько лет, более молодые люди могут пережить свои колени и потребовать замены, сказал Гарлич. Но «повторные» операции – это гораздо более сложные процедуры с более высоким риском осложнений и неудач.
«Пациенты думают, что после замены коленного сустава они будут участвовать в Олимпийских играх», – сказал Гарлич.
Данетт Лейк однажды планировала сделать операцию по замене другого колена. Сегодня она не знает, что делать.Боится разочароваться во второй операции.
Иногда она говорила: «Я думаю:« Я могла бы просто остаться с болью »».
Медицинский центр OSU Wexner первым в США имплантировал устройство для лечения остеоартрита коленного сустава
© 2019 Kaiser Health News
Распространяется компанией Tribune Content Agency, LLC.
Ссылка : До трети замен коленного сустава приносят боль и сожаление (2019, 4 января) получено 17 июня 2021 г. из https: // medicalxpress.ru / news / 2019-01-колено-боль.html
Этот документ защищен авторским правом. За исключением честных сделок с целью частного изучения или исследования, никакие часть может быть воспроизведена без письменного разрешения. Контент предоставляется только в информационных целях.
отзывов пациентов | Роботизированная замена коленного сустава Portland OR
ОбзорыHealthgrades
Все в офисе осведомлены и эффективны.Я всегда очень уверен в анализе доктора Фишера. Он делает действительно выдающуюся работу. Спасибо доктору Фишеру и всему персоналу.– Эми МакФейт
Моей маме только что сделали прямую превосходную полную замену тазобедренного сустава, минимально инвазивную. Во время операции не происходит рассечения мышц или сухожилий, а также вывихов. Как опытная медсестра, я очень впечатлена мастерством, знаниями и поведением этого хирурга. Моей маме 78 лет, и сразу после операции она выглядела так, будто через пару часов будет готова.Через несколько часов после операции у нее была физическая нагрузка. Огромная разница по сравнению с тем, что было 4 года назад, когда ей сделали другое бедро.Я нахожусь в 5 неделях от ТКР. Хотя мое выздоровление далось нелегко, доктор Фишер поддерживал меня на протяжении всего процесса, как до, так и после. Он предоставил реалистичную информацию об операции и восстановлении до операции. Я ценил, что он не приукрашивал, так как это помогло мне справиться со взлетами и падениями моего выздоровления.Складывается ощущение, что он дотошный, придавая уверенность своим навыкам. Я выбрал его по рекомендации медсестры, которая работала с ним в больнице.
– Сьюзан
У меня восемь недель до замены тазобедренного сустава, и я чувствую себя прекрасно для 68-летнего человека. Доктор Фишер и его команда сделали этот опыт потрясающим от начала до конца. Через три с половиной дня после операции я перестал принимать обезболивающие и ходунки и повесил трость много лет назад. Физиотерапия укрепила мою ногу и вернула меня в форму.Доктор Фишер резко улучшил качество моей жизни. Возьмите это у парня, у которого последняя операция была в 1955 году – этот парень настоящий. Позвольте ему помочь вам.– Деннис Стивенс
Доктор Фишер работал по моему расписанию. Он очень заботливый и всегда вовремя записывается на прием. Он заменил мне правое бедро, и как только я очнулся в палате восстановления, у меня не было никакой боли. Он сотворил для меня чудо. Теперь я могу ходить и делать все то, что не мог делать очень долгое время.Мне нужно заменить оба колена, и вы держите пари, что я пойду к доктору Фишеру для этой операции. Мне очень повезло, что меня порекомендовал пойти к нему другой хирург.– Жан Беттанкур
Google Обзоры
Отличный уход! Доктор Фишер и его команда специалистов по уходу профессиональны, заботливы и всегда отзывчивы. Доктор Фишер и его команда уделяют дополнительное время объяснению всех аспектов вашего ухода, а также уделяют время тому, чтобы выслушать любые вопросы или проблемы, которые у вас есть.Я очень рекомендую доктора Фишера и его команду за любой уход, который вам может понадобиться.– Даниэль Шарбах
Доктор Фишер заменил мне бедро в августе 2017 года. Его сотрудники в офисе были очень дружелюбны и полезны. Доктор Фишер объяснил мне процедуру и ответил на все мои вопросы. Я работаю в области медицины и подолгу стою. Это становилось довольно сложно с моим больным бедром.Как только мое решение было принято, офис доктора Фишера как можно скорее включил меня в расписание в Центре амбулаторной хирургии Plaza. Операция прошла хорошо, и я был удивлен, что послеоперационная боль была меньше, чем дооперационная. Его подход не режет мускулов, поэтому в тот же день я был на ногах. Я тоже пошел домой в тот же день. Я не работал всего три недели. Послеоперационный период прошел очень хорошо. Теперь я наслаждаюсь своей работой без боли. Я не могу достаточно хвалить доктора Фишера. Он сострадательный хирург, и его хирургические навыки исключительны.Он также обучает других хирургов по всей стране новому подходу к операции по замене тазобедренного сустава. У меня болит бедро с другой стороны. Я попрошу его заменить вторую, как только он почувствует, что это необходимо.– Элейн Локк
Две замены тазобедренного сустава, и мне стало лучше, чем было около 15 лет. Я очень рад повторному пациенту. У доктора Фишера лучшие манеры в офисе и у постели больного, он дает советы, выслушивает и делает все правильно.– Дэвид Петтит
Всего две недели после операции, и я не могу поверить, насколько хорошо идет мое выздоровление. Я без колебаний рекомендую доктора Фишера и его использование прямого превосходного подхода для полной замены тазобедренного сустава.– Карен Фаст
Побывал только один раз, но замечательный разговор и озабоченность моими проблемами.Отличная манера поведения у постели больного, было приятно чувствовать себя доктором. заботился.– Джанет Кеннеди
Блестящий хирург с прекрасной манерой поведения у постели больного. Не пошла бы без него.– pablo1955
Vitals Обзоры
Отправлено 14 февраля 2017 г.
У меня были хронические боли после замены тазобедренного сустава, и мне порекомендовали доктора Фишера.Он не спешил в операцию, но сначала попросил меня попробовать другие, менее инвазивные методы. Очень тщательно и вдумчиво. Действительно знает свое дело!Отправлено 2 декабря 2015 г.
Доктор Фишер и его сотрудники были профессиональными, вежливыми и оперативно отреагировали на мои опасения по поводу моего колена. Я чувствовал себя уязвимым в начале визита, но к концу у меня был диагноз и план действий! Спасибо всей команде.Полная замена коленного сустава: руководство для пациента
В этой статье:
Обзор
В этой статье рассматриваются преимущества, риски и альтернативы тотальной операции по замене коленного сустава (которую иногда называют тотальной артропластикой коленного сустава).
Замена коленного сустава – это хирургическая процедура, уменьшающая боль и улучшающая качество жизни многих пациентов с тяжелым артритом колен. Обычно пациенты подвергаются этой операции после того, как неоперативное лечение не помогло облегчить симптомы артрита.Неоперативное лечение может включать изменение активности, противовоспалительные препараты и инъекции в коленный сустав.
Хирурги выполняли замену коленного сустава на протяжении более трех десятилетий, как правило, с отличными результатами; в большинстве отчетов показатель успешности за десять лет превышает 90 процентов.
Вообще говоря, существует два типа замены коленного сустава:
Оба имеют длительный «послужной список» и хорошие клинические результаты в этой стране и в Европе.
Полная замена коленного сустава
Традиционная полная замена коленного сустава включает разрез над коленом размером 7-8 дюймов, пребывание в больнице 3-5 дней и период восстановления (в течение которого пациент ходит с ходунками или тростью), обычно продолжающийся от одного до трех месяцев.Подавляющее большинство пациентов сообщают о существенном или полном облегчении симптомов артрита после того, как они выздоровели после полной замены коленного сустава.
Частичная замена коленного сустава
Частичная замена коленного сустава существует уже несколько десятилетий и дает отличные клинические результаты, как и полная замена коленного сустава. Доступны менее инвазивные методы для установки этих меньших имплантатов, но только небольшая часть пациентов с заменой коленного сустава (около 10%) являются хорошими кандидатами для этой процедуры.Малоинвазивная частичная замена коленного сустава (мини-колено) – тема другой статьи на этом сайте.
Видео об успехе пациента
На видео ниже пациент катается на лыжах по глубокому снегу в Bridger Bowl Montana при полной замене колена. Обратите внимание, что не все пациенты могут кататься на лыжах, и мы не рекомендуем это занятие пациентам с заменой коленного сустава.
Симптомы
Характеристика артрита коленного сустава тяжелой степени
Боль
Боль – самый заметный симптом артрита коленного сустава.У большинства пациентов боль в коленях со временем усиливается, но иногда имеет более внезапные «вспышки», когда симптомы становятся очень серьезными. Боль почти всегда усиливается от веса и физической активности. У некоторых пациентов боль в коленях становится настолько сильной, что ограничивает даже повседневную повседневную деятельность.
Жесткость
Утренняя скованность присутствует при некоторых типах артрита. Пациенты с утренней скованностью колена могут заметить некоторое улучшение гибкости колена в течение дня.Пациенты с ревматоидным артритом могут испытывать утреннюю скованность чаще, чем пациенты с остеоартритом.
Отек и тепло
Пациенты с артритом иногда замечают отек и тепло в коленях. Если отек и тепло чрезмерны и связаны с сильной болью, неспособностью сгибать колено и трудностями при переносе веса, эти признаки могут указывать на инфекцию. Такие серьезные симптомы требуют немедленной медицинской помощи . Совместная инфекция колена обсуждается ниже.
Расположение
В коленном суставе есть три «отсека», которые могут быть поражены артритом (см. Рисунок 1). У большинства пациентов наблюдаются как симптомы, так и рентгенологические данные, которые предполагают поражение двух или более из этих отделов; например, боль в боковой части (см. рис. 2) и под коленной чашечкой (см. рис. 3). Пациентам, у которых есть артрит в двух или всех трех отделах и которые решают пройти операцию, чаще всего будет выполнено полное эндопротезирование коленного сустава (см. Рисунки 4 и 5).
Однако у некоторых пациентов артрит ограничен одним отделом колена, чаще всего медиальной стороной (см. Рисунок 6). Когда пациенты с однокамерным артритом (также называемым «однокамерным» артритом) решают пойти на операцию, они могут быть кандидатами на малоинвазивную частичную замену коленного сустава (мини-колено) (см. Рисунок 7).
Полная замена коленного сустава Фотогалерея
Типы артритов, поражающих колено
Воспалительный артрит
Эта обширная категория включает широкий спектр диагнозов, включая ревматоидный артрит, волчанку, подагру и многие другие.Важно, чтобы пациенты с этими состояниями находились под наблюдением квалифицированного ревматолога, поскольку существует ряд интересных новых методов лечения, которые могут уменьшить симптомы и, возможно, даже замедлить прогрессирование повреждения коленного сустава.
Пациенты с воспалительным артритом коленного сустава обычно имеют поражение суставов во всех трех отделах и поэтому не являются хорошими кандидатами для частичной замены коленного сустава. Тем не менее, у пациентов с воспалительным артритом, которые решают сделать полную замену коленного сустава, очень высока вероятность успеха.Эти пациенты часто испытывают полное или почти полное облегчение боли после хорошо выполненной замены сустава.
Остеоартроз
Остеоартрит также называют остеоартрозом или «дегенеративным заболеванием суставов». Пациенты с остеоартритом составляют подавляющее большинство людей, страдающих артритом. ОА может поражать несколько суставов или локализоваться в пораженном колене. Ограничение активности из-за боли – признак этого заболевания.
пациентов с ОА, симптомы которых ограничиваются одним отделом коленного сустава, иногда являются хорошими кандидатами на малоинвазивную частичную замену коленного сустава (мини-колено).
Подобные состояния, влияющие на колено
Разрыв мениска
Иногда пациенты с болью в коленях вообще не болеют артритом. Каждое колено имеет два хрящевых кольца, называемых «менисками» (это множественное число от «мениск»). Мениски работают так же, как амортизаторы в автомобиле.
Мениски могут быть сильно разорваны при падении или в результате другой травмы, или у них могут образоваться дегенеративные разрывы в результате износа в течение многих лет. Пациенты с разрывами мениска испытывают боль внутри или снаружи колена.Иногда боль усиливается при глубоком приседании или скручивании. Выталкивание и блокирование колена также являются случайными симптомами разрыва мениска.
Поскольку некоторые из этих симптомов могут присутствовать при артрите, а лечение артрита отличается от лечения разрыва мениска, важно поставить правильный диагноз. Хороший хирург-ортопед может различить эти два состояния, тщательно собрав анамнез, проведя тщательный физический осмотр и получив визуализационные тесты.Рентген и сканирование с помощью магнитно-резонансной томографии (МРТ) могут помочь в различении этих двух состояний.
Инфекции коленного сустава
Инфекция суставов, также называемая инфекционным артритом или септическим артритом, представляет собой серьезную проблему, требующую неотложной медицинской (и часто хирургической) помощи. Если своевременно не лечить инфекцию коленного сустава, это может вызвать быстрое разрушение сустава. В худшем случае они могут стать опасными для жизни.
Симптомы инфекции коленного сустава включают:
- сильная боль
- припухлость и тепло суставов
- лихорадок и
- отмечена неспособность ходить согнув колени или нести вес
У пациентов, страдающих артритом, вероятность развития таких инфекций не выше.Они могут встречаться у кого угодно. Пациенты с артритом, у которых развиваются такие инфекции, заметят значительное усиление боли, а также некоторые другие симптомы, перечисленные выше.
Врач поставит диагноз суставной инфекции на основании анамнеза, анализов крови при физикальном осмотре и взятия пробы суставной жидкости из колена.
И снова инфекция суставов – серьезное заболевание, требующее немедленной медицинской помощи.
Диагностика
Анамнез и физический осмотр
Хирург-ортопед начнет обследование с тщательного сбора анамнеза и физического осмотра.По результатам этих шагов ваш врач может назначить рентгеновское обследование.
Рентгеновские снимки
Если у пациента артрит коленного сустава, он будет очевиден при обычном рентгеновском снимке сустава. Рентгеновские снимки, сделанные пациентом стоя, более полезны, чем снимки лежа. Рентгеновские снимки пациента в положении стоя позволяют врачу увидеть, как функционирует коленный сустав под нагрузкой (то есть стоя), что дает важные подсказки для лечения.
Кроме того, простые рентгеновские лучи позволят хирургу-ортопеду определить, подходит ли картина артрита для полной замены коленного сустава или для другой операции, такой как минимально инвазивная частичная замена коленного сустава (мини-колено).
Лечение
Лекарства
Важно различать два типа артрита: воспалительный артрит (включая ревматоидный артрит, волчанку и другие) и невоспалительный артрит (например, остеоартрит).
Воспаление в определенной степени присутствует при всех типах артрита. Состояния, которые попадают в категорию истинного воспалительного артрита, часто очень хорошо управляются с помощью различных лекарств, и постоянно появляются новые методы лечения.Пациенты с ревматоидным артритом и связанными с ним состояниями должны быть обследованы и сопровождаться врачом, специализирующимся на таких видах лечения, который называется ревматологом. Этим пациентам доступны отличные безоперационные методы лечения (включая множество новых и эффективных лекарств); Эти методы лечения могут отсрочить (или избежать) необходимость хирургического вмешательства, а также помочь предотвратить поражение болезнью других суставов.
Так называемые невоспалительные состояния, включая остеоартрит (иногда называемый дегенеративным заболеванием суставов), также иногда поддаются пероральному лечению (обезболивающим, таким как тайленол, или нестероидными противовоспалительными препаратами, такими как аспирин, ибупрофен или целебрекс), но во многих случаях симптомы сохраняются. несмотря на использование этих лекарств.
Важно избегать употребления наркотиков (таких как тайленол № 3, викоден, перкоцет или оксикодон) для лечения артрита коленного сустава. Наркотики имеют множество побочных эффектов, вызывают привыкание и затрудняют безопасное и эффективное обезболивание после операции, если в этом возникнет необходимость. Наркотики предназначены для людей с кратковременной болью (например, после автомобильной аварии или операции) или для людей с хронической болью, которые не являются кандидатами на хирургическое вмешательство. Людям, которые чувствуют, что для обезболивания нужны наркотики, следует подумать о посещении хирурга-ортопеда (хирурга-ортопеда с опытом замены коленного сустава), чтобы узнать, является ли операция лучшим вариантом.
Упражнения
Существует мало свидетельств того, что артрит коленного сустава можно предотвратить или вызвать с помощью упражнений или действий, если только колено не было травмировано (или не имело других отклонений) до начала программы упражнений. Нет никаких доказательств того, что при появлении артрита в коленном суставе любые упражнения изменят его течение.
Однако упражнения и общая физическая подготовка имеют множество других преимуществ для здоровья. Регулярный диапазон двигательных упражнений и весовая нагрузка важны для поддержания мышечной силы и общей аэробной способности (сердца и легких).Физические упражнения также помогут предотвратить развитие остеопороза, который может осложнить дальнейшее лечение. Безусловно, физически здоровые люди более устойчивы и в целом более способны преодолевать проблемы, связанные с артритом. Физически здоровые люди также имеют тенденцию быстрее восстанавливаться после операции, если в конечном итоге это необходимо для лечения артрита коленного сустава.
Хирургия
Возможные преимущества операции тотального эндопротезирования коленного сустава
Независимо от того, выполняется ли традиционная полная замена коленного сустава или малоинвазивная частичная замена коленного сустава (мини-колено), цели и возможные преимущества одинаковы: облегчение боли и восстановление функции.
Подавляющее большинство (более 90 процентов) пациентов с полной заменой коленного сустава испытывают значительное или полное облегчение боли после того, как они оправятся от процедуры. Подавляющее большинство не прихрамывает, и большинству не требуется трость, даже если они использовали ее до операции. Вполне вероятно, что вы знаете человека, которому сделали замену колена, который так хорошо ходит, что вы даже не подозреваете, что ему сделали операцию!
Часто скованность от артрита также снимается хирургическим вмешательством.Очень часто расстояние, на которое можно пройти, также улучшается из-за уменьшения боли и скованности. Удовольствие от разумных развлекательных мероприятий, таких как гольф, танцы, путешествия и плавание, почти всегда улучшается после полной замены коленного сустава.
Кому следует рассмотреть возможность операции по замене коленного сустава?
Обычно разумно попробовать несколько неоперационных вмешательств, прежде чем рассматривать операцию по замене коленного сустава любого типа. Перед операцией хирург-ортопед может предложить лекарства (либо нестероидные противовоспалительные препараты, либо анальгетики, такие как ацетаминофен, который продается под названием Тайленол), коленные инъекции или упражнения.Хирург может поговорить с пациентами о похудании с изменением активности или об использовании трости.
Решение о полной замене коленного сустава – это выбор «качества жизни». Пациенты обычно проходят процедуру, когда обнаруживают, что избегают занятий, которые раньше им нравились, из-за боли в коленях. Когда основные повседневные действия, такие как прогулки по магазинам или разумное развлекательное времяпрепровождение, сдерживаются или предотвращаются болью в коленях, может быть разумным рассмотреть возможность хирургического вмешательства.
Что происходит без операции?
Артрит часто прогрессирует, и симптомы обычно со временем ухудшаются. У некоторых пациентов симптомы усиливаются и ослабевают, вызывая «хорошие и плохие дни». Артрит коленного сустава обычно не проходит сам по себе.
Хирургические варианты
Если хирург коленного сустава и пациент решают, что консервативное лечение не принесло значительного или длительного облегчения, иногда приходится выбирать из разных операций.
Артроскопия коленного сустава
Если рентгеновские снимки не показывают очень выраженный артрит и хирург подозревает (или определил с помощью МРТ) разрыв мениска, артроскопия коленного сустава может быть хорошим выбором.Это относительно несложная процедура, которая обычно выполняется амбулаторно, и у большинства пациентов выздоровление происходит довольно быстро.
Однако, если рентген показывает значительную долю артрита, артроскопия коленного сустава не может быть хорошим выбором. Артроскопия коленного сустава при артрите не помогает уменьшить боль примерно у половины пациентов, которые ее пробуют.
Остеотомия
Для более молодых пациентов (обычно младше 40 лет, но это возрастное ограничение гибкое), желающих вернуться к высокому уровню спортивной активности или физической работы, может быть целесообразно рассмотреть процедуру, называемую остеотомией (что означает «разрезание кости»).Этот вариант подходит только в том случае, если артрит ограничен одним отделом колена.
Остеотомия включает рассечение и изменение положения одной из костей вокруг коленного сустава. Это делается для того, чтобы переориентировать нагрузки, возникающие при обычной ходьбе и беге, так, чтобы эти нагрузки проходили через неартритическую часть колена. Вот почему он не работает, если задействовано более одного отдела колена – у таких пациентов нет «хорошего» места, через которое можно было бы перераспределить нагрузку.
Коленный сустав
Артродез коленного сустава, также называемый «артродез», навсегда связывает бедренную кость (бедренную кость) с большеберцовой костью (голеностопной костью), образуя одну длинную кость от бедра до лодыжки. Он устраняет все движения в коленях, что приводит к походке с жесткими ногами.
Поскольку существует очень много операций, сохраняющих движение, эта старая процедура редко выполняется в качестве варианта первой линии для пациентов с артритом коленного сустава. Иногда его применяют при тяжелых инфекциях коленного сустава, определенных опухолях и пациентах, которые слишком молоды для замены сустава, но в остальном не подходят для остеотомии.
Малоинвазивная частичная замена коленного сустава (мини-колено)
Пациенты подходящего возраста – безусловно, старше 40 лет и старше – и у которых остеоартрит ограничен одним отделом колена, могут быть кандидатами на новую захватывающую хирургическую технику, малоинвазивную частичную замену колена (мини-колено) . Частичные замены коленного сустава выполняются уже более 20 лет, и «послужной список» устройств, используемых для этой операции, великолепен. Новый хирургический подход, в котором используется гораздо меньший разрез, чем при традиционном эндопротезировании коленного сустава, значительно снижает количество послеоперационных болей и сокращает период реабилитации.Решение о том, подходит ли эта процедура для конкретного пациента, может быть принято только после консультации с квалифицированным хирургом-ортопедом, который имеет опыт во всех методах замены коленного сустава.
Малоинвазивная частичная замена коленного сустава (мини-колено) не для всех. Только определенные формы артрита коленного сустава можно лечить с помощью этого устройства с помощью меньшего доступа.
Обычно пациенты с воспалительным артритом (например, ревматоидным артритом или волчанкой) и пациенты с диффузным артритом по всему коленному суставу не должны получать частичную замену коленного сустава.
Пациенты, которые рассматривают возможность замены коленного сустава, должны спросить своего хирурга, подходит ли им малоинвазивная частичная замена коленного сустава (мини-колено).
Посмотрите анимированную симуляцию частичной замены коленного сустава ниже.
Не все хирургические случаи одинаковы, это только пример, который можно использовать для обучения пациентов.
Минимально инвазивная замена сустава
В видео ниже доктор Сет Леопольд обсуждает менее инвазивные операции по замене суставов.
Полная замена коленного сустава
Операция по замене коленного сустава, долгое время считавшаяся «золотым стандартом» при артрите коленного сустава, до сих пор остается наиболее часто выполняемой процедурой замены сустава. Он наиболее подходит для людей среднего и пожилого возраста, у которых есть артрит более чем в одном отделе колена и которые не собираются возвращаться к тяжелой атлетике или тяжелой работе. Результаты этой процедуры в целом отличные: 90-95% всех замен коленного сустава продолжают функционировать более чем через 10 лет после операции.
Не все хирургические случаи одинаковы, это только пример, который можно использовать для обучения пациентов.
Посмотреть видео: Минимально инвазивная замена сустава
Видео по полной замене коленного сустава
В видео ниже хирург-ортопед доктор Сет Леопольд демонстрирует минимально инвазивную операцию по замене коленного сустава и обсуждает преимущества для пациентов. Эта программа Вашингтонского университета сопровождает пациента на протяжении всего процесса, от до операции до послеоперационного периода.
Эффективность тотального эндопротезирования коленного сустава
Текущие данные свидетельствуют о том, что когда полное эндопротезирование коленного сустава выполнено правильно у правильно отобранных пациентов, успех достигается у подавляющего большинства пациентов, а имплантат хорошо служит пациенту в течение многих лет.
Многие исследования показывают, что 90-95 процентов всех замен коленного сустава все еще хорошо функционируют через 10 лет после операции. Большинство пациентов ходят без трости, большинство могут подниматься по лестнице и вставать со стульев нормально, и большинство возвращаются к желаемому уровню развлекательной активности.
В случае, если полная замена коленного сустава потребует повторной операции когда-нибудь в будущем, она почти всегда может быть успешно исправлена (проведена заново). Однако результаты повторной замены коленного сустава обычно не так хороши, как результаты первой замены коленного сустава.
Имеются убедительные доказательства того, что опыт хирурга коррелирует с исходом при тотальной замене коленного сустава. Лучше всего, чтобы первая операция была сделана врачом, имеющим опыт в этом виде работы; например, хирург, прошедший стажировку и специализирующийся на замене коленного сустава.Доказано, что хирурги с таким уровнем опыта имеют меньше осложнений и получают лучшие результаты, чем хирурги, которые не сделали столько замен коленного сустава. Поэтому важно, чтобы хирург, выполняющий эту технику, был не просто хорошим хирургом-ортопедом, а специалистом по замене коленного сустава.
Срочность
Тотальное эндопротезирование коленного сустава – это плановая операция. За некоторыми исключениями это не нужно делать срочно, и его можно запланировать на важные жизненные события.
Риски
Как и любая серьезная хирургическая процедура, полная замена коленного сустава связана с определенными медицинскими рисками. Хотя серьезные осложнения случаются редко, они могут возникнуть. Возможные осложнения включают сгустки крови, кровотечение, а также связанные с анестезией или медицинские риски, такие как сердечные риски, инсульт и, в редких случаях (согласно крупным исследованиям, риск составляет менее 1 из 400), смерть.
Риски, характерные для замены коленного сустава, включают инфекцию (которая может привести к необходимости повторного хирургического вмешательства), повреждение нерва, возможность того, что колено может стать слишком жестким или слишком нестабильным, чтобы им можно было наслаждаться, вероятность того, что боль может сохраниться (или новые боли может возникнуть), а также вероятность того, что замена сустава может не длиться всю жизнь пациента или может потребоваться дополнительная операция.
Однако, хотя список осложнений длинный и пугающий, общая частота серьезных осложнений после тотального эндопротезирования коленного сустава невысока, обычно менее 5 процентов (один из 20). Очевидно, что общий риск операции зависит как от сложности проблемы с коленом, так и от общего состояния здоровья пациента.
Управление рисками
Многие серьезные проблемы, которые могут возникнуть после полной замены коленного сустава, можно вылечить. Однако лучшее лечение – это профилактика.Хирург-ортопед будет использовать антибиотики до, во время и после операции, чтобы свести к минимуму вероятность заражения. Ваш врач примет меры для уменьшения вероятности образования тромбов с помощью ранней мобилизации пациентов и использования у некоторых пациентов разжижающих кровь препаратов. Перед операцией пациенты проходят обследование у хорошего терапевта и / или анестезиолога, чтобы снизить вероятность медицинских или связанных с анестезией осложнений. Хорошая хирургическая техника может помочь свести к минимуму риски, связанные с коленом.Таким образом, выбор хирурга по замене коленного сустава, прошедшего стажировку и опытного, очень важен.
Опять же, когда такие меры предпринимаются, общая вероятность серьезного осложнения обычно составляет менее 5 процентов.
Подготовка к операции тотального эндопротезирования коленного сустава
Пациенты, перенесшие операцию по замене коленного сустава, обычно проходят предоперационную оценку хирургического риска. При необходимости дальнейшее обследование будет проводить терапевт, специализирующийся на предоперационной оценке и изменении факторов риска.Некоторые пациенты также будут обследованы анестезиологом перед операцией.
Стандартные анализы крови выполняются у всех дооперационных пациентов. Рентген грудной клетки и электрокардиограмма получают у пациентов, которые также соответствуют определенным критериям возраста и состояния здоровья.
Хирурги часто проводят время с пациентом перед операцией, следя за тем, чтобы получить ответы на все вопросы и опасения пациента, а также его членов семьи.
Затраты
Кабинет хирурга должен предоставить разумную оценку:
- гонорар хирурга
- госпитализация и
- степень, в которой они должны покрываться страховкой пациента.
Хирургическая бригада по полной замене коленного сустава
Тотальное колено требует опытного хирурга-ортопеда и ресурсов крупного медицинского центра. Некоторые пациенты имеют сложные медицинские потребности, и в связи с операцией часто требуется немедленный доступ к различным медицинским и хирургическим специальностям, а также к внутренним медицинским, физиотерапевтическим и социальным услугам.
Поиск опытного хирурга для выполнения полной замены коленного сустава
Имеются убедительные доказательства того, что опыт хирурга, выполняющего частичную замену коленного сустава, влияет на результат.Важно, чтобы хирург был опытным хирургом по замене коленного сустава, желательно имеющим стажировку.
Некоторые вопросы, которые следует задать своему хирургу-коленохирургу:
- Имеете ли вы сертификат в области ортопедической хирургии?
- Проходили ли вы стажировку (год дополнительного обучения сверх пяти лет, необходимых для того, чтобы стать хирургом-ортопедом) по замене суставов?
- Сколько замен коленного сустава вы делаете каждый год?
Помещения
Крупная больница, обычно имеющая академическую принадлежность и оснащенная самым современным оборудованием для радиологической визуализации и медицинским отделением интенсивной терапии, явно предпочтительнее для лечения пациентов с артритом коленного сустава.
Технические детали тотального эндопротезирования коленного сустава
Операция по полной замене коленного сустава начинается со стерильной подготовки кожи над коленом для предотвращения инфекции. Затем следует надувание жгута, чтобы предотвратить потерю крови во время операции.
Затем делается хорошо расположенный разрез кожи – обычно длиной 6–7 дюймов, хотя это зависит от размера пациента и сложности проблемы с коленом – делается на передней части колена и исследуется коленный сустав.
Затем используются специальные выравнивающие стержни и приспособления для резки, чтобы удалить достаточно кости с конца бедренной кости (бедренной кости), верхней части большеберцовой кости (голени) и нижней части надколенника (коленной чашечки), чтобы можно было разместить имплантаты для замены суставов. Правильный размер и выравнивание имплантатов, а также баланс коленных связок имеют решающее значение для нормальной послеоперационной функции и хорошего обезболивания. Опять же, эти шаги сложны, и требуется значительный опыт в полной замене коленного сустава, чтобы убедиться, что они выполняются надежно, случай за случаем.Предварительные (пробные) компоненты имплантата устанавливаются без костного цемента, чтобы убедиться, что они хорошо прилегают к костям и выровнены. В это время проверяется хорошее функционирование, включая полное сгибание (сгибание), разгибание (выпрямление) и баланс связок.
Наконец, кость очищается физиологическим раствором, и компоненты для замены сустава цементируются на месте с использованием полиметилметакрилатного костного цемента. Хирургический разрез закрывается швами и скобами.
Анестетик
Полная замена коленного сустава может выполняться под эпидуральной, спинальной или общей анестезией.Обычно мы предпочитаем эпидуральную анестезию, поскольку хорошая эпидуральная анестезия может обеспечить до 48 часов послеоперационного обезболивания и обеспечить более быстрый и комфортный прогресс в физиотерапии.
Продолжительность операции тотального эндопротезирования коленного сустава
Нет двух одинаковых замен коленного сустава, и время операции может варьироваться. Типичная полная замена коленного сустава занимает около 80 минут.
Боль и обезболивание
По возможности мы используем эпидуральный катетер (очень тонкую гибкую трубку, вводимую в нижнюю часть спины во время операции) для устранения послеоперационного дискомфорта.Это устройство похоже на то, которое используется для более комфортных родов у женщин. Если эпидуральная анестезия обеспечивает хороший контроль боли, мы оставляем ее на два дня после операции. После удаления эпидуральной анестезии обезболивающие обычно обеспечивают удовлетворительный контроль боли. Пациенты с хорошей эпидуральной анестезией могут ходить на костылях или ходунках и выполнять почти полную амплитуду движений в колене, начиная со дня после операции.
Использование лекарств
После выписки из больницы большинство пациентов будут принимать пероральные обезболивающие – обычно Percocet Vicoden или Tylenol # 3 – в течение одной-трех недель после процедуры, в основном, чтобы помочь с физиотерапией и домашними упражнениями для колена.
После этой процедуры желательна агрессивная реабилитация, а для получения наилучшего результата важен высокий уровень мотивации пациента. Устные обезболивающие помогают этому процессу в течение нескольких недель после операции.
Большинство пациентов принимают наркотические обезболивающие в течение 2–6 недель после операции. Пациентам не следует садиться за руль во время приема таких лекарств.
Эффективность лекарств
В то время как любая хирургическая процедура связана с послеоперационным дискомфортом, большинство пациентов, перенесших полную замену коленного сустава, говорят, что с болью можно справиться с помощью обезболивающих, и подавляющее большинство, оглядываясь на свой опыт, обнаруживают, что обезболивание колено Замена стоит дискомфорта, который возникает после такого рода операции.
Выздоровление и реабилитация в больнице
Физиотерапию начинают в день операции в больнице или на следующий день после операции. Пациентам рекомендуется ходить и переносить на ногу столько веса, сколько им удобно. Упражнения на диапазон движений начинают в день операции или на следующее утро. Физиотерапевт должен быть неотъемлемым членом медицинской бригады. Кроме того, собственный высокий уровень мотивации и энтузиазм пациента к выздоровлению являются очень важными элементами в определении окончательного результата.
Выписка из больницы
Среднее время пребывания в больнице после полной замены коленного сустава составляет три дня, и большинство пациентов проводят еще несколько дней в стационарном реабилитационном учреждении. Пациенты, которые предпочитают не проходить стационарную реабилитацию, могут провести в больнице еще день или два перед выпиской домой.
Помощь выздоравливающим
Мы рекомендуем стационарную реабилитацию для большинства пациентов, чтобы помочь им восстановиться после операции. Среднее время пребывания в реабилитационном центре составляет около 5 дней.Это особенно важно для пожилых пациентов и одиноких людей.
Некоторые пациенты, физическое состояние которых не позволяет проводить агрессивную терапевтическую программу, которую проводят стационарные реабилитационные отделения, могут вместо этого выбрать краткосрочное пребывание в учреждении расширенного ухода. Эти меры принимаются до выписки из больницы.
Пациентам рекомендуется ходить как можно более нормально сразу после полной замены коленного сустава. Большинство людей используют костыли или ходунки от нескольких недель до месяца после полной замены коленного сустава, а затем трость в течение нескольких недель после этого.
Пациентам разрешается принимать душ после выписки из больницы.
Пациентам не следует возобновлять вождение до тех пор, пока они не почувствуют, что их рефлексы полностью нормализовались, и пока они не почувствуют, что могут манипулировать педалями управления автомобилем, не защищаясь от дискомфорта в коленях. Конечно, пациенты не должны садиться за руль, пока принимают обезболивающие на основе наркотических средств. В среднем пациенты могут водить машину через три-шесть недель после операции.
Физиотерапия
После выписки из больницы (или выписки из стационара после реабилитации) пациенты, перенесшие полную замену коленного сустава, будут участвовать либо в домашней физиотерапии, либо в амбулаторной физиотерапии в месте, близком к дому.
Продолжительность физиотерапии зависит от возраста пациента, физической подготовки и уровня мотивации, но обычно длится от шести до восьми недель. В среднем для этой процедуры требуется два-три терапевтических сеанса в неделю.
Сначала физиотерапия включает упражнения на диапазон движений и тренировку походки (контролируемая ходьба с использованием вспомогательного устройства, такого как костыли или ходунки). Поскольку это становится второй натурой, поощряются укрепляющие упражнения и переход к обычной ходьбе без вспомогательных приспособлений.
Можно ли провести реабилитацию дома?
Всем пациентам дается набор домашних упражнений, которые они должны выполнять между сеансами физиотерапии под наблюдением, а домашние упражнения составляют важную часть процесса восстановления. Однако терапия под наблюдением, которую лучше всего проводить в амбулаторной физиотерапевтической студии, чрезвычайно полезна, и тем пациентам, которые могут посещать амбулаторную терапию, рекомендуется делать это.
Для пациентов, которые не могут посещать амбулаторную физиотерапию, организуется домашняя физиотерапия.
Обычный ответ
Нет двух одинаковых пациентов, и выздоровление несколько различается в зависимости от сложности реконструкции коленного сустава, состояния здоровья и уровня мотивации пациента.
Большинство людей ходят на костылях или ходунках в течение 3-4 недель, затем используют трость еще примерно 2-3 недели. Через 1-2 месяца после операции пациенты могут ходить без вспомогательных приспособлений.
Большинство пациентов получают и сохраняют движение как минимум на 90 градусов (сгибание колена под прямым углом) ко второй неделе после операции, и у большинства пациентов в конечном итоге наблюдается движение колена более чем на 110 градусов.
Большинство пациентов могут вернуться к сидячей (офисной) работе примерно через 4-6 недель; возвращение к более физическим видам занятости должно рассматриваться в индивидуальном порядке.
Большинство пациентов возвращаются к полноценной активности – без боли, которую они испытывали до операции – примерно через три месяца после операции.
Риски
Это безопасная программа реабилитации с небольшим риском.
Долгосрочные ограничения пациента
Цель тотального эндопротезирования коленного сустава – вернуть пациентам высокий уровень функциональности без боли в коленях.Подавляющее большинство пациентов способны достичь этой цели. Однако, поскольку компоненты для замены сустава не способны излечить повреждения, полученные в результате травмы, полученной после операции, мы предлагаем несколько разумных рекомендаций для занятий спортом и работы на рабочем месте:
Рекомендовано:
- Плавание
- Водная аэробика
- Беговые лыжи или беговая дорожка
- Велосипед или велотренажер
- Гольф
- Танцы
- Сидячие занятия (офисная работа)
Разрешено:
- Пешие прогулки
- Нежный парный теннис
- Лыжный спуск
- Легкие работы (работа, связанная с вождением, ходьбой или стоянием, но не подъемом тяжестей)
Не рекомендуется:
- Бег трусцой или бег
- Упражнения на удар
- Виды спорта, требующие скручивания / поворота (агрессивный теннис, баскетбол, ракетбол)
- Контактный спорт
- Тяжелый труд
Так как замена сустава включает опорную поверхность, которая потенциально может изнашиваться, ходить или бегать для фитнеса не рекомендуется.Некоторые пациенты чувствуют себя достаточно хорошо, чтобы делать это, и поэтому им необходимо проявлять осмотрительность, чтобы продлить срок службы материалов имплантата. Плавание, водные упражнения, езда на велосипеде и катание на беговых лыжах (и тренажеры, имитирующие это, например, Nordic Track) могут обеспечить высокий уровень сердечно-сосудистой и мышечной подготовки без чрезмерного износа материалов протезов суставов.
Краткое изложение операции по тотальному эндопротезированию коленного сустава при тяжелом артрите коленного сустава
Полная замена коленного сустава – это надежный хирургический метод, при котором болезненные артритные поверхности коленного сустава заменяются хорошо спроектированными опорными поверхностями.Боль значительно уменьшается и функция восстанавливается у более чем 90% пациентов, перенесших операцию.
Как и любая крупная процедура, существует риск тотальной хирургии коленного сустава, и решение о замене коленного сустава следует рассматривать как выбор качества жизни, который делают отдельные пациенты с хорошим пониманием этих рисков.
Эндопротезирование коленного сустава – это хирургический метод, имеющий множество вариаций. Как и в большинстве областей медицины, текущие исследования будут способствовать развитию этой техники.Важно узнать как можно больше о состоянии и доступных вариантах лечения, прежде чем принимать решение о замене коленного сустава и о том, как это сделать. Хотя многие из изменений, которые сейчас изучаются в области тотального эндопротезирования коленного сустава, в конечном итоге могут быть показаны как законные достижения – возможно, включая альтернативные опорные поверхности, – важно тщательно сравнить их с традиционным тотальным протезированием коленного сустава, выполняемым с использованием хорошо зарекомендовавших себя методов, которые мы знаем, что с вероятностью 90-95% они обеспечат облегчение боли и хорошее функционирование в течение более 10 лет после операции.
Необходимо знать 65 хирургов по замене коленного сустава
Компания Becker рада представить 65 хирургов по замене коленного сустава, которых необходимо знать в 2020 году.
Хирурги, представленные в этом списке, сделали успешную карьеру и занимают руководящие должности в некоторых ведущих медицинских учреждениях США. Список был разработан на основе номинаций и внутренних исследований. Физические лица не платят и не могут платить за включение в этот список. Список представлен в алфавитном порядке.
Аарон Альтенбург, доктор медицины.Операция по замене суставов Альтенбург (Покателло, Айдахо). Доктор Альтенбург специализируется в своей практике на оказании ортопедической помощи в духе общности. За свою карьеру д-р Альтенбург провел обширные исследования тотальных эндопротезов суставов и результатов тотальных эндопротезов тазобедренного сустава. Он является членом Американской ассоциации хирургов-ортопедов.
Тимоти Олтон, доктор медицины. Proliance Orthopaedic Associates (Сиэтл). Доктор Альтон специализируется на первичной и ревизионной полной замене суставов и переносит эти процедуры в амбулаторные учреждения.Он практикует в Proliance Orthopaedic Associates и является членом Американской ассоциации хирургов тазобедренного и коленного суставов и Американской академии хирургов-ортопедов.
Томас Амальфитано, доктор медицины. Центр хирургии долины Камберленд (Хейгерстаун, штат Мэриленд). Доктор Амальфитано – член Американской академии хирургов-ортопедов и избранный член Sigma Xi, национального почетного общества научных исследований. Он специализируется на замене тазобедренного и коленного суставов, работая врачом команды Вашингтонского национального чемпионата.
Роберт Барак, доктор медицины. Врачи Вашингтонского университета (Сент-Луис). Ветеран ВМС США, получивший награду за свои достижения в медицинских исследованиях, доктор Барак сделал легендарную карьеру и в течение 13 лет руководил программами реконструктивной хирургии и ординатуры для взрослых в Медицинской школе Тулейна в Новом Орлеане. Он также служил в качестве разъездного сотрудника Американской ортопедической ассоциации, прежде чем поступить на факультет Медицинской школы Вашингтонского университета в Сент-Луисе в 2004 году.Доктор Барак получил несколько высоких наград, в том числе премию Американского ортопедического общества спортивной медицины за выдающиеся достижения в области исследований и премию Читранджана С. Ранавата, доктора медицины, Общества коленного сустава.
К. Лоури Барнс, Мэриленд. UAMS Health (Литл-Рок, штат Арканзас). Д-р Барнс – президент Американской ассоциации хирургов тазобедренного и коленного суставов, а также доктор Карл Л. Нельсон, заслуженный председатель ортопедической хирургии в UAMS Health. Он специализируется на полной замене суставов и опубликовал более 250 рецензируемых статей по этой теме.Он также имеет четыре патента на ортопедические устройства как разработчик нескольких имплантатов бедра и колена.
Майкл Беренд, доктор медицины. Центр замены суставов Среднего Запада (Индианаполис). Доктор Беренд опубликовал более 75 рецензируемых статей в медицинских журналах, включая Journal of Bone & Joint Surgery, Journal of Arthroplasty and Clinical Orthopaedics. Он является одним из примерно 50 членов Общества коленного сустава и Общества тазобедренных суставов, а также членом правления Американской ассоциации хирургов тазобедренного и коленного суставов.
Кейт Беренд, Мэриленд. Хирурги-имплантологи (Нью-Олбани, Огайо) 900 16. Доктор Беренд является автором более 180 рецензируемых статей и является одним из примерно 50 членов как The Knee Society, так и The Hip Society. В 2013 году он получил награду «Лидеры в области полной замены суставов: поколение следующего», а в 2015 году он получил премию «Пионер в медицине» Фонда артрита.
Ричард Бергер, доктор медицины. Ортопедия Среднего Запада в Раше (Чикаго). Доктор Бергер специализируется на малоинвазивной замене тазобедренного и коленного суставов.Он является доцентом медицинского центра Чикагского университета Раш и использовал свой опыт в области машиностроения для разработки имплантатов с учетом гендерных особенностей для активных пациентов. В дополнение к своей клинической практике доктор Бергер продолжает проводить исследования и внедрять новые методы хирургии коленного сустава.
Томас Бернашек, доктор медицины. Ортопедический институт Флориды (Тампа). Д-р Бернасек, член-основатель Флоридского ортопедического института, является всемирно признанным экспертом по замене суставов.Доктор Бернашек имеет несколько известных титулов, в том числе директора Общества по восстановлению взрослых Ортопедического института Флориды и медицинского директора Центра бескровной медицины и хирургии больницы общего профиля Тампы. Он бывший президент Медицинской ассоциации округа Хиллсборо (Флорида) и бывший доцент кафедры ортопедической хирургии в Медицинском колледже Морсани Университета Южной Флориды в Тампе.
Майкл Болоньези, доктор медицины. Duke Health (Дарем, Северная Каролина). Уроженец Дарема, д-р.Болоньези принимает пациентов-ортопедов в четырех местах в этом районе. Примечательно, что 62 процента выполняемых им процедур – это замена коленного сустава, в том числе замена бедра и серьезные операции на бедре, составляющие другие процедуры. Доктор Болоньези – бывший президент Американской ассоциации хирургов тазобедренного и коленного суставов.
Джозеф Боско III, доктор медицины. NYU Langone Health (Нью-Йорк). Доктор Боско – хирург-ортопед в NYU Langone Health и президент Американской академии хирургов-ортопедов.Он также является директором по качеству и безопасности пациентов Ортопедической больницы Нью-Йоркского университета в Лангоне и заместителем председателя по клиническим вопросам в отделении ортопедической медицины. Во время своего пребывания в Нью-Йоркском университете в Лангоне он впервые провел несколько ортопедических процедур и сосредоточился на исследовании травм колена и плеча.
Мэтью Уолтер Брэдли, доктор медицины. Хирургия костей и суставов Среднего Запада (Хайленд, Иллинойс). Лицензированный хирург-ортопед в трех штатах – Миссури, Орегон и Иллинойс. Доктор Брэдли является одним из четырех сотрудников Midwest Bone and Joint Surgery.Он также связан с Больницей Святого Семейства HSHS в Гринвилле, штат Иллинойс, Больницей HSHS Святого Иосифа в Бризе, Иллинойс, и Больницей HSHS Святого Иосифа в Хайленде. Доктор Брэдли обучен хирургии тазобедренного сустава с помощью роботизированной руки, а также частичной и тотальной хирургии коленного сустава с помощью роботов.
Джеймс Кайлотт, Мэриленд. Ортопедический институт Ньюпорта (Ньюпорт-Бич, Калифорния). Председатель отделения ортопедической хирургии Мемориальной больницы Хоага и Ортопедического института Ньюпорта, доктор Кайлотт ежегодно выполняет более 500 замен суставов и 100 артроскопий коленного сустава.Он бывший президент Калифорнийской ортопедической ассоциации и бывший директор Американской ассоциации хирургов тазобедренного и коленного суставов. Примечательно, что доктор Кайлотт является изобретателем 14 патентов.
Дэвид Кэшен, доктор медицины. Прибрежная ортопедия и лечение боли (Брадентон, Флорида). Д-р Кэшен является директором Ортопедического центра позвоночника и суставов в Медицинском центре Лейквуд-Ранч (Флорида), курируя программы ординатуры по ортопедии в Медицинском центре Блейка и Мемориальной больнице Манати в Брадентоне.Он прошел совместную стажировку в ортопедической клинике Андерсона в Арлингтоне, штат Вирджиния, а также другую в больнице Миддлмор в Окленде, Новая Зеландия.
Эндрю Купер, доктор медицины. Больница Мортон Плант (Клируотер, Флорида). Доктор Купер специализируется на частичной и полной замене коленного и тазобедренного суставов, включая замену суставов с компьютерной навигацией и ревизионную хирургию. В 2012 году он стал соучредителем компании по производству ортопедического программного обеспечения JointPoint, где работает директором по маркетингу.
Майкл Дейтон, Мэриленд.UCHealth (Аврора, Колорадо). Д-р Дейтон, занимая должность заместителя председателя по образованию, а также директора программы ординатуры по ортопедии в Университете Колорадо, принимает активное участие в обучении будущих врачей. Он также занимается исследованиями по своей специальности и является членом таких обществ, как Общество ортопедических исследований и Американская ассоциация хирургов тазобедренного и коленного суставов.
Крейг Делла Валле, доктор медицины. Ортопедия Среднего Запада в Раше (Чикаго). Доктор Делла Валле – руководитель отделения реконструктивной хирургии взрослых в Медицинском центре Университета Раш в Чикаго. Он специализируется в своей клинической практике на тотальном эндопротезировании коленного сустава и является соавтором более 200 рецензируемых публикаций по вопросам эндопротезирования коленного сустава. Он является бывшим президентом Американской ассоциации хирургов тазобедренного и коленного суставов и за свою карьеру выполнил около 9000 замен суставов.
Адитья Дерасари, доктор медицины. Нью-Йорк – пресвитерианские королевы (Нью-Йорк). Специализируется на полной замене тазобедренного и коленного суставов, включая сложные ревизии неудачных замен суставов – Dr.Дерасари практикует в NewYork-Presbyterian Queens, где он создал программу быстрого выздоровления для пациентов с эндопротезом суставов. Доктор Дерасари также является доцентом кафедры клинической ортопедической хирургии в Weill Cornell Medicine, его работы опубликованы в медицинских журналах, включая The Journal of Bone & Joint Surgery и Clinical Orthopaedics and Related Research.
Кейт Феринг, доктор медицины. ОртоКаролина (Шарлотта, Северная Каролина). Доктор Феринг – известный хирург-ортопед, специализирующийся на операциях по замене коленного и тазобедренного суставов, включая замену переднего отдела бедра.Он получил стипендию Марка Б. Ковентри за реконструкцию взрослых от клиники Мэйо в 2014 году и опубликовал несколько статей в профессиональных журналах о замене суставов. Он является членом Американской академии хирургов-ортопедов.
Дэвид Фокс, доктор медицины. Северо-восточная ортопедия и спортивная медицина (Сан-Антонио). Доктор Фокс уже более 24 лет выполняет частичную и полную замену суставов, реконструкцию тазобедренного и коленного суставов, а также процедуры артроскопии. Заядлый исследователь, д-р.Фокс провел различные исследования с исследовательской группой Northeast Orthopaedics, в том числе исследования тромбоза глубоких вен при операциях по замене тазобедренного и коленного суставов и боли при остеоартрите.
Кеннет Гастке, Мэриленд. Ортопедический институт Флориды (Тампа). Доктор Густке – бывший президент Ортопедического института Флориды и один из основателей группы. Доктор Густке, обученный искусственной замене коленного сустава с помощью роботизированной руки, имеет три патента, связанных с конструкцией замены тазобедренного сустава. Он работает консультантом в компании, занимающейся компьютерной навигацией, и разработал восемь имплантатов для полной замены тазобедренного сустава и систему полной замены коленного сустава с четырьмя вариантами имплантатов – инновации, которые были использованы при лечении сотен тысяч пациентов по всему миру.
Стивен Хаас, доктор медицины. Госпиталь специальной хирургии (Нью-Йорк). Доктор Хаас – заведующий отделением коленного сустава в больнице специальной хирургии. Он посвятил свою карьеру разработке новых хирургических методов для менее инвазивных процедур на коленном суставе и получил несколько патентов на инновационные высокоэффективные конструкции замены коленного сустава. Доктор Хаас также заработал репутацию эксперта по коленям, появляясь на CBS News и других средствах массовой информации, обсуждая операции на колене, и являясь автором более 100 публикаций в ортопедической литературе.
Майкл Хайек, доктор медицины. Мемориальный госпиталь Мелиссы (Холиок, Колорадо). Доктор Хайек имеет более чем 38-летний опыт работы хирургом-ортопедом, специализирующимся на замене коленного и тазобедренного суставов. Он увлечен сельским здравоохранением и обслуживает 2200 человек в Melissa Memorial, больнице критического доступа на 15 коек на северо-востоке Колорадо.
Уильям Гамильтон, доктор медицины. Ортопедическая клиника Андерсона (Фэрфакс, Вирджиния) 900 16. Доктор Гамильтон – специалист по замене суставов, специализирующийся на сложных процедурах.Он был первым хирургом в системе здравоохранения Inova Health System в Фоллс-Черч, штат Вирджиния, который выполнил полную замену переднего тазобедренного сустава в 2009 году, и он продолжает оставаться в авангарде технологий, включая компьютерную хирургию и методы сохранения тканей. Он был удостоен стипендии Insall Knee Society и является членом Operation Walk USA.
Бен Хансен, доктор медицины. Университет Невады, Лас-Вегас. Доктор Хансен специализируется на первичной и ревизионной замене тазобедренного и коленного суставов. В 2019 году он покинул Университет штата Миссури-Колумбия, чтобы поступить на отделение ортопедической хирургии Университета Невады в Лас-Вегасе.Он является членом Американской академии хирургов-ортопедов и Американской ассоциации хирургов тазобедренного и коленного суставов.
Грегори Хикен, доктор медицины. Хирургический центр Сент-Джордж (Юта). Доктор Хикен – опытный специалист по полной замене суставов, практикующий с Логаном, специалистами по альпинистской ортопедии из Юты, с 1999 года. В прошлом председатель ортопедического отделения региональной больницы Логана, доктор Хикен также работал помощником директора больницы Остина. (Техас) Центр здоровья и реабилитации.Теперь, в Хирургическом центре Св. Георгия – самом продолжительном ИМЦ на юге Юты – доктор Хикен сыграл важную роль в разработке программы центра роботизированной хирургии.
Ховард Хирш, доктор медицины. Ochsner Health Center-Kenner (штат Луизиана). Член Международного конгресса по реконструкции суставов, доктор Хирш специализируется на эндопротезировании тазобедренного и коленного суставов. Он бывший преподаватель Университета Брауна в Провиденсе, штат Род-Айленд, городе, где он практиковал 25 лет, прежде чем вернуться в свой родной штат Луизиана в 2018 году.
Ричард Иорио, доктор медицины. Бригам и женская больница (Бостон) . В Бригаме и женской больнице д-р Иорио является руководителем отдела реконструкции взрослых и тотального эндопротезирования суставов, а также заместителем председателя по клинической эффективности. Клиническая практика доктора Иорио сосредоточена на замене коленного и тазобедренного суставов, и он является первым вице-президентом Американской ассоциации хирургов тазобедренного и коленного суставов.
Джошуа Джейкобс, Мэриленд. Ортопедия Среднего Запада в Раше (Чикаго). Доктор Джейкобс – заведующий кафедрой ортопедической хирургии в Медицинском центре Университета Раш в Чикаго.Его практика сосредоточена на полной замене коленного и тазобедренного суставов, и он работает с компаниями, производящими ортопедические имплантаты, над разработкой и тестированием новых устройств. Доктор Джейкобс опубликовал множество публикаций о материалах, используемых для изготовления протезов, и получил награды от национальных обществ за свои исследования. В 2016 году доктор Джейкобс был избран членом Американского совета ортопедической хирургии.
Роберт Бенджамин Джонс, доктор медицины. Клиника Милосердия (Озарк, Миссури). Доктор Джонс – хирург-ортопед, специализирующийся на сложных первичных и ревизионных заменах суставов.Он также выполняет частичную замену суставов и переднюю полную замену тазобедренного сустава. Он завершил стажировку в области реконструкции взрослых и ортопедической хирургии в Университете штата Юта в Солт-Лейк-Сити.
Бертран Капер, доктор медицины. Специалисты-ортопеды Скоттсдейла (Аризона). Доктор Капер – руководитель отделения ортопедической хирургии в Медицинском центре HonorHealth Scottsdale Thompson Peak. Он специализируется на хирургии колена, бедра и плеча, а также специализируется на роботизированной хирургии колена.Доктор Капер начал свою собственную практику в 1999 году и за свою карьеру провел более 10 000 операций.
Джим Кини, доктор медицины. MU Health Care (Колумбия, Миссури). Член Американской академии хирургов-ортопедов и Американской ортопедической ассоциации, доктор Кини является президентом Ортопедической ассоциации Университета Миссури и председателем Среднеамериканской ортопедической ассоциации. Он также является младшим редактором журнала Journal of Knee Surgery. Доктор Кини был признан образцовым рецензентом Журнала хирургии костей и суставов в 2017 году и главным рецензентом клинической ортопедии в 2018 году.
Claudette Lajam, MD. NYU Langone Health (Нью-Йорк). Доктор Лайам – доцент кафедры ортопедической хирургии Медицинской школы Гроссмана Нью-Йоркского университета, заинтересованный в улучшении качества, нарушениях здоровья и полной замене суставов. Она служит секретарем совета членов Американской академии хирургов-ортопедов.
Роберт Ли, доктор медицины. Нью-Йорк – пресвитерианские королевы (Нью-Йорк). Доктор Ли присоединился к NewYork-Presbyterian Queens в сентябре 2017 года, желая участвовать в усилиях больницы по улучшению ортопедической помощи в сообществе, где он родился и вырос.Кроме того, доктор Ли помогает обучать следующее поколение ортопедов в качестве доцента кафедры клинической ортопедической хирургии в Медицинском колледже Вейл Корнелл в Нью-Йорке. Он прошел обучение в области частичной и полной замены коленного сустава с помощью роботов, а также по хирургии тазобедренного сустава с помощью роботизированной руки.
Дэвид Либельт, MD, PhD. Центр специального ухода за всеми святыми Вознесения (Расин, Висконсин). В качестве директора по реконструкции бедра и колена в клинике All Saints in Racine доктор Либельт стремится использовать последние научные и клинические данные, чтобы облегчить боль пациентов и вернуть их к занятиям, которые они любят.Он является стипендиатом Американской академии хирургов-ортопедов и Американской ассоциации хирургов тазобедренного и коленного суставов и был приглашен для презентации своей работы на конференциях по всей стране.
Адольф Ломбарди, доктор медицины. Хирурги-имплантологи (Нью-Олбани, Огайо). Доктор Ломбарди разработал несколько устройств для хирургии колена, в том числе коленную систему Maxim и коленную систему Vanguard. В прошлом он был президентом Общества коленного сустава и Общества тазобедренных суставов, а также основателем и президентом Operation Walk USA, некоммерческой организации по оказанию медицинских услуг, которая обеспечивает замену коленного и тазобедренного суставов людям в недостаточно обслуживаемых регионах.
Джесс Лоннер, доктор медицины. Rothman Orthopaedics (Филадельфия). Доктор Лоннер является профессором ортопедической хирургии в Медицинском колледже Сидни Киммела Университета Томаса Джефферсона в Филадельфии, а также партнером компании Rothman Orthopaedics, где он в основном выполняет частичную и полную замену коленного сустава. В 2008 году он стал одним из первых хирургов страны, применивших роботизированные технологии для хирургии колена. Доктор Лоннер также является автором более 250 научных работ, обзоров и глав в книгах по хирургии коленного сустава.Он бывший президент Филадельфийского ортопедического общества и член правления Общества коленного сустава.
Майкл Мэннинг, DO. Хирургический центр Сент-Джордж (Юта). Доктор Мэннинг оказал помощь тысячам пациентов за свою 14-летнюю карьеру в области ортопедии и сосредоточился на разработке планов лечения с учетом уникальных потребностей пациентов. Один из четырех членов команды Novatio Orthopaedics Renewed из Сент-Джорджа, доктор Мэннинг сертифицирован в области роботизированной операции по замене коленного сустава и свободно говорит на испанском и английском языках.
Джей Марумото, доктор медицины. Минимально инвазивная хирургия Гавайев (Гонолулу). Доктор Марумото – заведующий отделением ортопедической хирургии в Медицинском центре Квинс в Гонолулу и ассистент профессора клинической ортопедической хирургии в Гавайском университете, также в Гонолулу. Доктор Марумото, один из 12 врачей минимально инвазивной хирургии на Гавайях, а также командный врач факультета футбола и спорта Гавайского университета, все еще находит время, чтобы делиться своим опытом в области спортивных травм на лекциях по всей стране.
Роберт Мейл, доктор медицины. Калифорнийская Тихоокеанская Ортопедия (Сан-Франциско). Д-р Мэйл – хирург, выполняющий замену суставов, который также опубликовал многочисленные главы книг и статьи о своих исследованиях. Его исследования были отмечены наградами национальных организаций, а также он является членом Американской академии хирургов-ортопедов и Международного конгресса по реконструкции суставов.
Дэвид Мэйман, доктор медицины. Госпиталь специальной хирургии (Нью-Йорк). Доктор Мэйман является экспертом по замене суставов с компьютерной навигацией, выполняя более 700 процедур в год.Он является соруководителем отделения компьютерной хирургии в Госпитале специальной хирургии, имеет опыт внедрения новых технологий в процедуры замены суставов. Доктор Мэйман также является руководителем службы хирургического лечения артрита в HSS, исследуя биомеханику коленного и тазобедренного суставов и лечение артрита.
Джон Макалистер II, доктор медицины. Advanced Bone & Joint (Сент-Питерс, Миссури, О’Фаллон, Миссури). Доктор Макаллистер, провайдер в Advanced Bone & Joint более трех десятилетий, сегодня является президентом клиники.Он также является руководителем персонала больницы Progress West Hospital в О’Фаллоне, консультантом компаний DonJoy и Salient Surgical Technologies и частичным владельцем Центра амбулаторной хирургии Санкт-Петербурга, где он ранее был медицинским директором. Многие профессиональные члены доктора Макаллистера включают Американскую академию хирургов-ортопедов и Ассоциацию артроскопии Северной Америки.
Надер Нассиф, Мэриленд. Ортопедический институт Ньюпорта (Ирвин, Калифорния) . Д-р Нассиф – хирург по замене суставов, специализирующийся на малоинвазивных методах и прямом эндопротезировании тазобедренного сустава.Его работа отмечена наградами Фонда артрита, Американской академии хирургов-ортопедов, Фонда ортопедических исследований и образования и Общества ортопедических исследований.
Джон Неттур, доктор медицины. MU Health Care (Колумбия). Доктор Неттур имеет более чем 25-летний опыт работы хирургом-ортопедом, специализирующимся на замене коленного и бедренного суставов, а также на разрывах мениска. Бывший член Ассоциации стипендиатов Мэйо, доктор Неттрур сегодня входит в состав комитетов политических действий Американской академии хирургов-ортопедов и Американской медицинской ассоциации.
Райан Нанли, доктор медицины. Ортопедия Вашингтонского университета (Сент-Луис). Доктор Нанли специализируется на пациентах, которым требуется первичная или ревизионная замена суставов, а также на лечении всех дегенеративных заболеваний тазобедренного и коленного суставов. Его научные интересы включают хирургию под визуальным контролем и замену суставов у пациентов в возрасте до 65 лет. Доктор Нанли получил стипендию по политике здравоохранения Американской академии хирургов-ортопедов и писал для информационных бюллетеней организации.
Мэри О’Коннор, Мэриленд. Йельская медицина (Нью-Хейвен, Коннектикут). Д-р О’Коннор, первый директор Центра опорно-двигательного аппарата Йельской медицины, возглавляет усилия системы здравоохранения по разработке комплексных программ опорно-двигательного аппарата и биологической терапии заболеваний опорно-двигательного аппарата. Она в прошлом президент пяти организаций, включая Международное общество спасения конечностей, Американскую ассоциацию хирургов тазобедренного и коленного суставов и Ассоциацию хирургов костей и суставов.
Р. Скотт Оливер, доктор медицины. Бет Исраэль Госпиталь диакониссы Плимут (Массачусетс). Доктор Оливер – главный хирург в больнице и президент Duxbury, Массачусетс, Plymouth Bay Orthopaedic Associates, которую он основал в 1982 году. Он является членом Американской ассоциации хирургов тазобедренного и коленного суставов и специализируется на минимально инвазивных методах лечения коленного сустава. замены, включая роботизированные операции на коленях.
Марк Паньяно, доктор медицины. Клиника Мэйо (Рочестер, Миннесота). Бывший президент Общества коленного сустава, д-р.Паганано – опытный хирург-ортопед. Лауреат нескольких наград и наград, он был назван двукратным победителем Премии Клинических исследований Общества коленного сустава. Доктор Пагано также был председателем учебного курса по реконструкции коленного сустава у взрослых Американской академии хирургов-ортопедов с 2018 по 2019 год.
Джавад Парвизи, MD. Rothman Orthopaedics (Филадельфия). Доктор Парвизи – директор клинических исследований в Rothman Orthopaedics и профессор кафедры ортопедии Джеймса Эдвардса в Университете Томаса Джефферсона в Филадельфии.Он провел более 10 000 операций на суставах и известен как эксперт в области перипротезных инфекций суставов, их сохранения и реконструкции суставов. Он является автором более 800 рецензируемых научных работ и получил более 50 наград и наград за свои исследования, включая финансирование от Национальных институтов здравоохранения.
Эндрю Перл, доктор медицины. Госпиталь специальной хирургии (Нью-Йорк). Доктор Пирл – руководитель спортивной медицины в HSS и директор Центра компьютерной хирургии системы здравоохранения.Он также является главным редактором ортопедического журнала Techniques in Knee Surgery и младшим врачом группы New York Mets. Доктор Пирл является автором более 90 оригинальных рукописей по хирургии коленного сустава и выступал с презентациями о новых методах и технологиях хирургии коленного сустава на отраслевых встречах.
Кристофер Петерс, доктор медицины. Университет здоровья Юты (Солт-Лейк-Сити). Занимая должность второго вице-президента Общества коленного сустава, доктор Питерс также возглавляет кафедру ортопедии в Медицинской школе Университета Юты.Он имеет обширный исследовательский опыт и опубликовал 182 журнальных статьи и 21 главу в книгах.
Джоэл Полити, доктор медицины. Orthopaedic One (Истон, Огайо). Доктор Полити участвует в клинических исследованиях и публикациях по ортопедии в дополнение к своей клинической работе в качестве хирурга по замене суставов. Он был одним из первых хирургов в центральном Огайо, выполнившим замену суставов в тот же день, и в 2015 году получил награду Pioneer in Medicine от фонда Arthritis Foundation.Полити трижды удостоен премии «Ангел-хранитель».
Крис Помери, доктор медицины. ОртоИнди (Индианаполис) . Доктор Помрой специализируется на процедурах тотального эндопротезирования коленного и тазобедренного суставов. Он является членом Американской ассоциации хирургов тазобедренного и коленного суставов и закончил свою стипендию по совместному замещению в OrthoCarolina в Шарлотте, Северная Каролина.Он играл в двух национальных футбольных командах чемпионата, одновременно получая степень бакалавра в Университете Индианы.
Zachary Post, MD.Rothman Orthopaedics (городок Эгг-Харбор, штат Нью-Джерси). После работы в частной практике в Монтане и Юте, доктор Пост присоединился к Rothman Orthopaedics в 2011 году. Он специализируется на замене и реконструкции коленного и тазобедренного суставов, а также проявляет интерес к минимально инвазивным процедурам. Доктор Пост завершил стажировку в больнице Джефферсонского университета в Филадельфии.
Мартин Рош, доктор медицины. Ортопедический институт Святого Креста (Форт-Лодердейл, Флорида). Д-р Рош является сопредседателем программы лечения коленных суставов в больнице Холи-Кросс, где он также является директором программы робототехники и директором программы по восстановлению здоровья взрослых.С момента прихода в больницу Holy Cross в 1996 году доктор Рош выполнил тысячи реконструктивных операций на суставах, а также первую в мире операцию на колене с помощью сенсоров и роботов. Он является основателем компании Orthosensor, производящей медицинские продукты, и клиническим разработчиком коленной системы Mako Surgical.
Александр Сах, MD. Ассоциированные ортопеды в Институте реставрации суставов (Фремонт, Калифорния). Д-р Сах – содиректор Института совместных реставраций и исследований, должность, которую он занимает с 2012 года.Он также является директором амбулаторной программы замены суставов и председателем комитета по исследованиям и образованию IJRR. Доктор Сах также входит в совет директоров Калифорнийской ортопедической ассоциации округа Северная Калифорния.
Брюс Зайдеман, доктор медицины. Ортопедические партнеры Манхассета (Грейт-Нек, Нью-Йорк). Доктор Зайдман был руководителем службы по замене суставов в Университетской больнице Северного берега Манхассета около 11 лет, и теперь он имеет такой же титул в больнице Св.Больница Фрэнсиса в Рослине, штат Нью-Йорк. Доктор Сейдман также является президентом компании Orthopaedic Associates of Manhasset и членом Американской академии хирургов-ортопедов.
Теодор Шибут, доктор медицины. Медицинский колледж Бейлора (Хьюстон). Доктор Шибут – медицинский директор ортопедической хирургии в Медицинском колледже Бейлора и главный врач Техасского Южного университета в Хьюстоне. Он является опытным хирургом-ортопедом и специалистом по спортивной медицине. Он является членом комитета Американской академии хирургов-ортопедов по вопросам качества и ценности, основанных на фактических данных, а также комитета по связям с общественностью Американского ортопедического общества спортивной медицины.Доктор Шибут был признан лидером в своей области, получив признание журнала Houstonia Magazine.
Бретт Смит, Мэриленд. Институт ортопедии и спортивной медицины Эндрюса (Галф Бриз, Флорида). Доктор Смит – хирург-ортопед в Институте Эндрюса, специализирующийся на замене и сохранении суставов. Он является дипломатом Американского совета ортопедической хирургии и в 2005 году получил награду врача за выдающиеся достижения в больнице Paradise Valley. Он также занимается исследованиями и опубликовал несколько статей в профессиональных журналах.
Брайан Спрингер, доктор медицины. ОртоКаролина (Шарлотта, Северная Каролина). Д-р Спрингер – бывший президент Общества скелетно-мышечной инфекции и председатель совета по образованию Американской ассоциации хирургов тазобедренного и коленного суставов. В настоящее время он возглавляет программу стипендий OrthoCarolia и является медицинским директором Operation Walk Carolinas. Он второй вице-президент Американской ассоциации хирургов тазобедренного и коленного суставов.
Эндрю Штокл, доктор медицины. Ортопедия Excelsior (Buffalo, N.Ю.). Доктор Штокл специализируется на малоинвазивных процедурах на коленях, плечах и стопах. Он является президентом совета директоров Excelsior Orthopaedics и врачом бейсбольной команды Buffalo Bisons AAA. Ранее он работал помощником врача в командах New England Patriots и Boston Bruins.
Роберт Троусдейл, доктор медицины. Клиника Мэйо (Рочестер, Миннесота). Доктор Троусдейл – первый вице-президент Общества коленного сустава. Известный исследователь и хирург, он получил от общества Читранжана С.Премия Ranawat MD Award в 2018 году. Он получил признание в нескольких других случаях, в том числе две награды за исследования, представленные на ежегодном собрании Американской ассоциации хирургов тазобедренного и коленного суставов в 2015 и 2019 годах.
Джеймс Ван Хорн, доктор медицины. Ортопедический центр Paragon (Grants Pass, Ore.). Доктор Ван Хорн специализируется на амбулаторной замене коленного и тазобедренного суставов. За свою более чем 20-летнюю карьеру он ежегодно выполнял от 400 до 500 операций по замене суставов. Доктор Ван Хорн также поддерживает индивидуальную мультимодальную программу контроля боли, чтобы помочь пациентам прекратить прием наркотиков через 2–14 дней после операции.
Николас Виоланте, DO. Ортопедия Excelsior (Баффало, Нью-Йорк). Доктор Виоланте лечит пациентов, которым требуется первичная и ревизионная замена суставов, уделяя особое внимание малоинвазивным методам, включая передний доступ к замене тазобедренного сустава. Он завершил стажировку в области совместной реконструкции в больнице общего профиля Аллегейни в Питтсбурге.
Мэтью Варакалло, Мэриленд. Penn Highlands Healthcare (Дюбуа, Пенсильвания). Доктор Варакалло является соучредителем Orthomentor – организации, стремящейся «революционизировать концепцию наставничества» в ортопедии.Он также увлечен исследованиями и с 2015 года был связан с более чем 250 публикациями и активно исследует ортопедические результаты плановой тотальной артропластики сустава и изолированной травмы конечности. Кроме того, доктор Варакалло работает врачом и хирургом в Университете Кларион (штат Пенсильвания), Университете штата Пенсильвания в Дюбуа и других организациях.
Плюсы и минусы минимально инвазивной хирургии замены коленного сустава
Как минимально инвазивная замена коленного сустава, так и традиционная замена коленного сустава выполняются для облегчения хронической боли в колене, вызванной артритом, и обе операции требуют разреза мягких тканей и кости для имплантации компонентов протеза коленного сустава.Разница в том, что при минимально инвазивной замене коленного сустава используется меньший разрез кожи и, как правило, требуется меньше разрезать другие мягкие ткани, такие как мышцы, сухожилия и связки.
См. Боль в коленях и артрит
Ожидается, что менее инвазивные методы замены коленного сустава позволят облегчить послеоперационное восстановление в краткосрочной перспективе и обеспечить равные или лучшие результаты в долгосрочной перспективе. Реалистично ли это ожидание – вопрос постоянных исследований.На сегодняшний день эксперты обнаружили, что минимально инвазивная операция по замене коленного сустава имеет как преимущества, так и недостатки, и не подходит для всех пациентов с заменой коленного сустава.
См. Полную замену коленного сустава при артрите коленного сустава
объявление
Что такое минимально инвазивная замена коленного сустава?
Несколько хирургических подходов к замене коленного сустава считаются «минимально инвазивными». Что характерно для менее инвазивной хирургии, так это то, что хирург делает меньший разрез и работает в меньшей хирургической области, чем традиционная операция по замене коленного сустава.
См. Анатомию колена
Ниже приведены четыре примера того, чем традиционные и малоинвазивные замены коленного сустава отличаются друг от друга:
- Традиционная операция по замене коленного сустава требует разреза от 8 до 12 дюймов посередине колена. Минимально инвазивная операция по замене коленного сустава требует кожного разреза от 3 до 6 дюймов.
- Чтобы получить доступ к коленному суставу во время традиционной операции по замене коленного сустава, хирург разрезает четырехглавую мышцу передней части бедра, четырехглавое сухожилие, которое прикрепляет четыре четырехглавой мышцы к коленной чашечке, и другие мягкие ткани.Во время менее инвазивной хирургии разрез должен проходить через более глубокие мягкие ткани, но определенные мышцы и сухожилия поднимаются или отталкиваются, а не разрезаются.
- Во время традиционной операции по замене коленного сустава коленная чашечка поворачивается на 180 градусов, предоставляя хирургу полный доступ к точке, где встречаются бедренная и большеберцовая кость. Во время малоинвазивной хирургии коленная чашечка часто просто отодвигается.
- Хирург, выполняющий традиционную операцию, вывихнет большеберцовую кость (большеберцовую кость) из бедренной кости (бедренную кость) перед протезированием обеих костей.Во время малоинвазивной хирургии нельзя вывихнуть большеберцовую кость из бедренной кости.
См. Эндопротезы двойного колена
В этой статье:
Менее инвазивные замены коленного сустава могут отличаться точным расположением разреза, формой разреза (например, изогнутой) и тем, как мышцы и другие мягкие ткани очищаются, чтобы освободить место для хирургической процедуры. Тип используемого минимально инвазивного подхода обычно зависит от опыта и предпочтений хирурга. Анатомия пациента также может быть фактором.
См. Хирургическую процедуру тотальной замены коленного сустава
объявление
Минимально инвазивная замена коленного сустава требует повышенной хирургической подготовки
Основная проблема минимально инвазивной операции по замене коленного сустава заключается в том, что хирург имеет ограниченный доступ к коленному суставу, и это может повлиять на способность хирурга создать идеальную протезную посадку и выравнивание сустава. 1 , 2
См. Цементированные и бесцементные альтернативы при замене швов
Например, поскольку надколенник (коленная чашечка) отодвигается, а не переворачивается, хирург имеет ограниченный обзор и ограниченный вход в большеберцовую и бедренную кость. Для хирургии требуется повышенная хирургическая подготовка и специально разработанные хирургические инструменты.
Список литературы
- 1.Александр Берт, Дитмар Урбах, Вольфрам Нойман, Фридеман Авизус, «Сила и произвольная активация четырехглавой мышцы бедра при тотальном артропластике коленного сустава с подходами к средней и суббастусной» Журнал артропластики 22 (2007): 83-88, DOI 10.1016 / j.arth.2006.02.161)
- 2. Американская академия хирургов-ортопедов. «Минимально инвазивная замена коленного сустава». По состоянию на 29 января 2012 г. orthoinfo.aaos.org.
Минимально инвазивная полная замена коленного сустава
Что такое полная замена коленного сустава?
Тотальное эндопротезирование коленного сустава – это операция по замене поврежденного коленного сустава. При минимально инвазивной хирургии используется меньший разрез (разрез), чем при традиционной тотальной замене коленного сустава. Для этого типа хирургии обычно требуются специальные инструменты, чтобы операционная бригада могла видеть и проводить процедуру через меньший разрез.
Колено состоит из нескольких частей: нижний конец бедренной кости (бедренная кость), верхний конец большеберцовой кости (большеберцовая кость) и коленная чашечка (надколенник). Гладкое вещество, называемое хрящом, покрывает концы этих костей и препятствует их измельчению. При повреждении коленного сустава эти кости могут ненормально соскабливаться и вызывать боль.
Во время минимально инвазивной тотальной замены коленного сустава хирург делает разрез для доступа к голени и бедренной кости. Затем он или она удаляет часть костей, составляющих коленный сустав.Ваш хирург заменяет эти костные части металлическими компонентами, которые воссоздают поверхность сустава. Между металлическими деталями помещен слой пластика для плавного скольжения.
Минимально инвазивная полная замена коленного сустава часто проводится под общей или спинальной анестезией.
Хирургия замены коленного сустава | Вопросы и ответы с Савьей Тхаккаром, доктором медицины
Савья Тхаккар, специалист по замене тазобедренного и коленного суставов, обсуждает общие причины замены коленного сустава, процедуру, типы имплантатов и восстановление.
Почему мне может потребоваться полная замена коленного сустава?
Вам может потребоваться полная замена коленного сустава, если у вас есть значительное повреждение коленного сустава. Этот сустав может быть поврежден при различных заболеваниях, например:
Остеоартроз (наиболее распространенный)
Ревматоидный артрит
Остеонекроз
Травма или перелом коленного сустава
Опухоль кости коленного сустава
Это повреждение может быть очень болезненным и ограничивать вашу нормальную деятельность.Процедура может помочь уменьшить боль, улучшить подвижность суставов и качество жизни. Обычно медицинские работники рекомендуют полную замену коленного сустава только в том случае, если у вас все еще есть серьезные проблемы после того, как вы попробовали более консервативные методы лечения, такие как обезболивающие и уколы кортикостероидов (инъекции).
Обсудите со своим врачом преимущества и риски минимально инвазивной тотальной замены коленного сустава вместо традиционной тотальной замены коленного сустава. При минимально инвазивной полной замене коленного сустава используется меньший разрез, чем при традиционной замене коленного сустава, поэтому это может привести к уменьшению боли и сокращению времени восстановления.Однако пока не ясно, приводит ли процедура к повышенному риску определенных осложнений.
В некоторых случаях у вас могут быть другие варианты хирургического вмешательства, например, укорачивание кости или частичная замена коленного сустава. Поговорите со своим врачом о рисках и преимуществах всех возможных вариантов.
Каковы риски тотального эндопротезирования коленного сустава?
Большинство людей хорошо переносят малоинвазивную полную замену коленного сустава. Но, как и любая операция, эта процедура сопряжена с довольно редкими рисками.Возможные осложнения операции включают:
Существует также очень небольшой риск того, что процедура может не облегчить вашу боль. Ваш собственный риск осложнений может варьироваться в зависимости от вашего возраста и других заболеваний. Спросите своего поставщика о наиболее подходящих для вас рисках.
Как мне подготовиться к полной замене коленного сустава?
Спросите у своего поставщика, как вам следует подготовиться к операции.
Сообщите своему врачу обо всех принимаемых вами лекарствах, в том числе:
Все лекарства, отпускаемые по рецепту
Лекарства, отпускаемые без рецепта, такие как аспирин или ибупрофен
Уличные наркотики
Травы, витамины и другие пищевые добавки
Спросите, есть ли какие-либо лекарства, которые следует прекратить принимать заранее, например антикоагулянты.
Если вы курите, постарайтесь бросить курить до операции.
Если у вас избыточный вес, ваш врач может посоветовать вам попытаться сбросить вес до операции.
Не ешьте и не пейте после полуночи за ночь до процедуры.
Возможно, вы захотите внести некоторые изменения в свой дом, чтобы ваше выздоровление прошло более гладко. Это включает в себя такие вещи, как установка перил в душе.
В некоторых случаях ваш поставщик медицинских услуг может потребовать дополнительных анализов перед операцией.Сюда могут входить:
Рентген для получения информации о бедре
МРТ, чтобы получить более подробную информацию о бедре
Электрокардиограмма (ЭКГ) для проверки сердечного ритма
Следуйте любым другим инструкциям вашего поставщика медицинских услуг.
Что происходит при полной замене коленного сустава?
Ваш поставщик медицинских услуг может помочь объяснить детали вашей конкретной операции.Хирург-ортопед проведет операцию при поддержке команды профессиональных медицинских работников. Вся процедура может занять пару часов. В целом можно ожидать следующее:
Скорее всего, вам сделают спинальную или общую анестезию, чтобы вы проспали всю операцию и не чувствовали боли или дискомфорта во время процедуры. Или вы можете получить местную анестезию и лекарство, чтобы вы расслабились, но не уснули.
Медицинский работник будет внимательно следить за вашими жизненно важными показателями, такими как частота сердечных сокращений и артериальное давление, во время операции.
Вы можете получать антибиотики во время и после процедуры, чтобы предотвратить инфекцию.
Ваш хирург сделает разрез над серединой вашего колена, рассекая вашу кожу и подлежащие ткани.
Он или она удалит поврежденные части вашей бедренной кости и голени, а также удалит небольшую часть кости под ней.
Затем в суставную щель устанавливают металлические имплантаты, обычно цементируя их в оставшуюся кость.
В большинстве случаев хирург удаляет также часть нижней части коленной чашечки.
Пластиковая прокладка вставляется в пространство между металлическими имплантатами для облегчения перемещения.
Слои вашей кожи и мышц будут закрыты хирургическим путем.
Что происходит после полной замены коленного сустава?
Поговорите со своим врачом о том, чего вы можете ожидать после операции.После процедуры у вас может возникнуть сильная боль вокруг разреза, но обезболивающие могут помочь облегчить вашу боль. Вы сможете довольно быстро вернуться к нормальной диете.
Чтобы увидеть результаты операции, вы можете получить изображение, например рентгеновский снимок. Возможно, вы сможете вернуться домой через день или два.
Ваш врач сообщит вам, когда вы сможете набрать вес на ноге. У вас могут быть конкретные инструкции по ограничению ваших движений. Возможно, вам понадобится трость, ходунки или костыли в течение нескольких дней или недель.Физиотерапевт поможет вам сохранить диапазон движений и силу. Вы сможете вернуться к большинству легких занятий в течение нескольких недель. В это время вам может быть полезно получить дополнительную помощь по дому.
Возможно, из места разреза вытекает жидкость. Это нормально. Немедленно сообщите своему врачу, если у вас увеличилось покраснение, отек или дренаж в месте разреза. Вы также должны сообщить своему врачу, если у вас высокая температура, озноб или сильная боль, которая не проходит.
Обязательно записывайтесь на прием к хирургу на все последующие приемы. Возможно, вам придется удалить швы или скобки примерно через неделю после операции.
Большинство людей отмечают значительное уменьшение боли после полной замены коленного сустава. У вас может остаться некоторая жесткость в суставе, а также более ограниченный диапазон движений.
Механические части вашего колена могут со временем изнашиваться или расшатываться. Из-за этого в какой-то момент вам может потребоваться повторная операция.Но у большинства людей через 15 лет после операции по-прежнему будут работать заменители коленного сустава. Вы можете продлить срок службы имплантата с помощью регулярных упражнений с малой нагрузкой, избегая при этом упражнений с высокой ударной нагрузкой (например, бега трусцой) и принимая меры предосторожности, чтобы избежать падений.
.



 В начале ХХ века наш соотечественник И.Шабад обнаружил, что рыбий жир трески достаточно эффективен для профилактики и лечения рахита, В 1920 году американский ученый Мелланби установил, что активным веществом в рыбьем жире является жирорастворимый витамин, а выделил витамин D Mc Collum в 1922 году, после чего стали активно изучать действие витамин Д на кости, мышцы, кишечник и почки.
В начале ХХ века наш соотечественник И.Шабад обнаружил, что рыбий жир трески достаточно эффективен для профилактики и лечения рахита, В 1920 году американский ученый Мелланби установил, что активным веществом в рыбьем жире является жирорастворимый витамин, а выделил витамин D Mc Collum в 1922 году, после чего стали активно изучать действие витамин Д на кости, мышцы, кишечник и почки.
 Солнечное облучение кожи в течении 10-30 минут способствует образованию 200МЕ витамина Д. При благоприятных условиях в коже ребенка образуется необходимое количество витамина D.
Солнечное облучение кожи в течении 10-30 минут способствует образованию 200МЕ витамина Д. При благоприятных условиях в коже ребенка образуется необходимое количество витамина D.
 Также рахит различают по трем степеням тяжести (I – легкая, II – среднетяжелая, III – тяжелая) по характеру течения бывает острый, подострый, рецидивирующий.
Также рахит различают по трем степеням тяжести (I – легкая, II – среднетяжелая, III – тяжелая) по характеру течения бывает острый, подострый, рецидивирующий. У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.
У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.


 Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей. Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной.
Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной. Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
 Витамин Д3, или холекальциферол, обнаружен в жире трески, тунца, в яичном желтке. Тем не менее витамин Д поступает в организм с пищей в основном в виде предшественников. Главный из них 7-дегидрохолестерин.
Витамин Д3, или холекальциферол, обнаружен в жире трески, тунца, в яичном желтке. Тем не менее витамин Д поступает в организм с пищей в основном в виде предшественников. Главный из них 7-дегидрохолестерин. Другой предшественник – эргостерин – после облучения превращается в витамин Д2, или эргокальциферол. Витамин Д1 – смесь этих двух витаминов.
Другой предшественник – эргостерин – после облучения превращается в витамин Д2, или эргокальциферол. Витамин Д1 – смесь этих двух витаминов.
 Образовавшийся 1,25(ОН)2Д3 по принципу обратной связи в свою очередь тормозит увеличение количества 1-гидроксилазы.
Образовавшийся 1,25(ОН)2Д3 по принципу обратной связи в свою очередь тормозит увеличение количества 1-гидроксилазы.  Дефицит поступления в организм солей кальция, фосфора, магния, меди, цинка, железа, кобальта и некоторых других микроэлементов, белка и отдельных аминокислот также сопровождается нарушениями фосфорно-кальциевого обмена и возникновением клинической картины рахита.
Дефицит поступления в организм солей кальция, фосфора, магния, меди, цинка, железа, кобальта и некоторых других микроэлементов, белка и отдельных аминокислот также сопровождается нарушениями фосфорно-кальциевого обмена и возникновением клинической картины рахита.  Уменьшается экскреция протонов и ионов аммония. Кроме того, паратгормон повышает способность почечной ткани образовывать активную форму витамина Д – 1,25-дегидрооксихолекальциферол.
Уменьшается экскреция протонов и ионов аммония. Кроме того, паратгормон повышает способность почечной ткани образовывать активную форму витамина Д – 1,25-дегидрооксихолекальциферол.  Кроме того, повышение содержания кальция в диете ведет к повышенной секреции кальцитонина. Этот эффект опосредуется глюкагоном, продукция которого возрастает при высоком содержании кальция в еде. Глюкагон – биохимический активатор секреции кальцитонина.
Кроме того, повышение содержания кальция в диете ведет к повышенной секреции кальцитонина. Этот эффект опосредуется глюкагоном, продукция которого возрастает при высоком содержании кальция в еде. Глюкагон – биохимический активатор секреции кальцитонина. 
 Далее подключают физиотерапию (электрофорез, диадинамические токи), массаж, лечебную гимнастику. При наличии осложнений (нарушение функции внутренних органов) и при отсутствии эффекта от консервативного лечения выполняется оперативное лечение – как малоинвазивными воздействиями, так и открытыми классическими методами.
Далее подключают физиотерапию (электрофорез, диадинамические токи), массаж, лечебную гимнастику. При наличии осложнений (нарушение функции внутренних органов) и при отсутствии эффекта от консервативного лечения выполняется оперативное лечение – как малоинвазивными воздействиями, так и открытыми классическими методами. Передней стенкой позвоночного отверстия является тело позвонка, а задней и боковыми – дуга позвонка. Располагаясь один на другом, отверстия образуют позвоночный канал. В нем находится спинной мозг и начальные части его корешков, которые далее становятся спинномозговыми нервами.
Передней стенкой позвоночного отверстия является тело позвонка, а задней и боковыми – дуга позвонка. Располагаясь один на другом, отверстия образуют позвоночный канал. В нем находится спинной мозг и начальные части его корешков, которые далее становятся спинномозговыми нервами.

 Это вызывает нарушение иннервации в нижележащих частях тела.
Это вызывает нарушение иннервации в нижележащих частях тела. Небольшие грыжи этого отдела задевают корешки, что сказывается на иннервации рук и плечевого пояса. Средних размеров выпячивания могут сдавливать вещество спинного мозга, вызывая нарушение иннервации тела, внутренних органов и даже ног.
Небольшие грыжи этого отдела задевают корешки, что сказывается на иннервации рук и плечевого пояса. Средних размеров выпячивания могут сдавливать вещество спинного мозга, вызывая нарушение иннервации тела, внутренних органов и даже ног.
 Это приводит к нарушению иннервации нижних конечностей и промежности.
Это приводит к нарушению иннервации нижних конечностей и промежности. Как правило, именно такие грыжи приводят к развитию двигательных расстройств.
Как правило, именно такие грыжи приводят к развитию двигательных расстройств. Правосторонние встречаются чаще. Все симптомы располагаются с одноименной стороны. Большие и медианные грыжи могут вызывать нарушения сразу по обе стороны.
Правосторонние встречаются чаще. Все симптомы располагаются с одноименной стороны. Большие и медианные грыжи могут вызывать нарушения сразу по обе стороны.
 При этом наблюдаются запоры или недержание кала и мочи. Возможна эректильная дисфункция и инфекции урогенитального тракта.
При этом наблюдаются запоры или недержание кала и мочи. Возможна эректильная дисфункция и инфекции урогенитального тракта. В этом случае в одном или нескольких пальцах руки или обеих рук ощущается онемение, покалывание «ползание мурашек». Такие симптомы называют парестезиями – они основное свидетельство нарушения иннервации. Боль возникает чаще всего в шее или по ходу нерва – от плечевого пояса до кончиков пальцев.
В этом случае в одном или нескольких пальцах руки или обеих рук ощущается онемение, покалывание «ползание мурашек». Такие симптомы называют парестезиями – они основное свидетельство нарушения иннервации. Боль возникает чаще всего в шее или по ходу нерва – от плечевого пояса до кончиков пальцев. Томография позволяет увидеть, как костные структуры, так и мягкие ткани. Таким образом можно диагностировать патологию, определить её вид и локализацию, оценить повреждение структур спинного мозга.
Томография позволяет увидеть, как костные структуры, так и мягкие ткани. Таким образом можно диагностировать патологию, определить её вид и локализацию, оценить повреждение структур спинного мозга. Для этого применяют:
Для этого применяют: Аппликации можно проводить, нанося мазь на марлю и прикладывая ее на полчаса-час к больной области.
Аппликации можно проводить, нанося мазь на марлю и прикладывая ее на полчаса-час к больной области.
 К хирургическому вмешательству прибегают в том случае, если есть показания.
К хирургическому вмешательству прибегают в том случае, если есть показания.



 При большом размере грыжи диска операция выполняется обязательно – для предупреждения нарушения функции тазовых органов.
При большом размере грыжи диска операция выполняется обязательно – для предупреждения нарушения функции тазовых органов.  Нимесулид ингибирует синтез простагландинов в очаге воспаления, лейкотриенов, фактора активации тромбоцитов, регулируя миграцию нейтрофильных гранулоцитов через эндотелий сосудов, уменьшает выход гистамина из тучных клеток, устраняя воспаление и отек, действие фактора некроза опухоли (TNFa), способствующего накоплению брадикинина и цитокинов, которые вызывают боль. Препарат снижает агрегацию анионов супероксида зрелыми лейкоцитами, не влияя на их фагоцитарную активность и предотвращая дальнейшую альтерацию. Нимесулид ингибирует коллагеназу и металлопротеазу, уменьшая деградацию хряща и предотвращая прогрессирование остеоартрита.
Нимесулид ингибирует синтез простагландинов в очаге воспаления, лейкотриенов, фактора активации тромбоцитов, регулируя миграцию нейтрофильных гранулоцитов через эндотелий сосудов, уменьшает выход гистамина из тучных клеток, устраняя воспаление и отек, действие фактора некроза опухоли (TNFa), способствующего накоплению брадикинина и цитокинов, которые вызывают боль. Препарат снижает агрегацию анионов супероксида зрелыми лейкоцитами, не влияя на их фагоцитарную активность и предотвращая дальнейшую альтерацию. Нимесулид ингибирует коллагеназу и металлопротеазу, уменьшая деградацию хряща и предотвращая прогрессирование остеоартрита. Максимальная концентрация нимесулида в плазме крови достигает 3–4 мг/л. Объем распространения – 0,19–0,35 л/кг. Метаболизируется в печени тканевыми монооксигеназами. Основной метаболит – 4-гидроксинимесулид (25%) – обладает сходной фармакологической активностью. Период полувыведения 4-гидроксинимесулида составляет 3,2–6 часов. 4-гидроксинимесулид выводится почками (50%) и с желчью (29%). У больных с легкой или умеренной почечной недостаточностью (клиренс креатинина 30–80 мл/мин), а также у лиц пожилого возраста фармакокинетический профиль нимесулида существенно не меняется.
Максимальная концентрация нимесулида в плазме крови достигает 3–4 мг/л. Объем распространения – 0,19–0,35 л/кг. Метаболизируется в печени тканевыми монооксигеназами. Основной метаболит – 4-гидроксинимесулид (25%) – обладает сходной фармакологической активностью. Период полувыведения 4-гидроксинимесулида составляет 3,2–6 часов. 4-гидроксинимесулид выводится почками (50%) и с желчью (29%). У больных с легкой или умеренной почечной недостаточностью (клиренс креатинина 30–80 мл/мин), а также у лиц пожилого возраста фармакокинетический профиль нимесулида существенно не меняется.

 Следует воздерживаться от приема других сопутствующих анальгетиков.
Следует воздерживаться от приема других сопутствующих анальгетиков.

 Имеется недостаточно данных, чтобы исключить такой риск при приеме Нимесулида.
Имеется недостаточно данных, чтобы исключить такой риск при приеме Нимесулида.
 Были отдельные случаи развития почечной недостаточности у новорожденных, родившихся у женщин, принимающих нимесулид на поздних сроках беременности. Поскольку информация о потенциальном риске не известна, не рекомендуется назначать нимесулид в течение первых двух триместров беременности.
Были отдельные случаи развития почечной недостаточности у новорожденных, родившихся у женщин, принимающих нимесулид на поздних сроках беременности. Поскольку информация о потенциальном риске не известна, не рекомендуется назначать нимесулид в течение первых двух триместров беременности.
 Нимесулид может усиливать действие циклоспорина на почки.
Нимесулид может усиливать действие циклоспорина на почки.  Необходим регулярный контроль функции печени и почек. Данных о возможности выведения нимесулида с помощью гемодиализа нет. Форсированный диурез, гемодиализ неэффективны из-за высокой связи препарата с белками.
Необходим регулярный контроль функции печени и почек. Данных о возможности выведения нимесулида с помощью гемодиализа нет. Форсированный диурез, гемодиализ неэффективны из-за высокой связи препарата с белками.
 Не применять одновременно с другими препаратами, которые потенциально могут быть причиной гепатотоксических реакций. Алкоголизм и наркотическая зависимость.
Не применять одновременно с другими препаратами, которые потенциально могут быть причиной гепатотоксических реакций. Алкоголизм и наркотическая зависимость.
 Эти симптомы, как правило, обратимые при поддерживающей терапии. Возможно возникновение желудочно-кишечного кровотечения, артериального гипертензии, острой почечной недостаточности, угнетение дыхания, комы, однако такие явления встречаются редко. Были сообщения об анафилактоидной реакции при применении терапевтических доз НПВС и при их передозировке. Специфического антидота нет. Лечение передозировки — симптоматическое и поддерживающее. Данных о выведении нимесулида с помощью гемодиализа нет, но если принять во внимание высокую степень связывания нимесулида с белками плазмы (до 97,5%), то маловероятно, что диализ окажется эффективным. При наличии симптомов передозировки или после применения большой дозы препарата на протяжении 4 часов после его приема пациентам могут быть назначены: искусственное вызывание рвоты, и/или прием активированного угля (60–100 г для взрослых) и/или прием осмотического слабительного средства. Форсированный диурез, повышение щелочности мочи, гемодиализ и гемоперфузия могут быть неэффективными вследствие высокой степени связывания нимесулида с белками плазмы. Нужно контролировать функции почек и печени.
Эти симптомы, как правило, обратимые при поддерживающей терапии. Возможно возникновение желудочно-кишечного кровотечения, артериального гипертензии, острой почечной недостаточности, угнетение дыхания, комы, однако такие явления встречаются редко. Были сообщения об анафилактоидной реакции при применении терапевтических доз НПВС и при их передозировке. Специфического антидота нет. Лечение передозировки — симптоматическое и поддерживающее. Данных о выведении нимесулида с помощью гемодиализа нет, но если принять во внимание высокую степень связывания нимесулида с белками плазмы (до 97,5%), то маловероятно, что диализ окажется эффективным. При наличии симптомов передозировки или после применения большой дозы препарата на протяжении 4 часов после его приема пациентам могут быть назначены: искусственное вызывание рвоты, и/или прием активированного угля (60–100 г для взрослых) и/или прием осмотического слабительного средства. Форсированный диурез, повышение щелочности мочи, гемодиализ и гемоперфузия могут быть неэффективными вследствие высокой степени связывания нимесулида с белками плазмы. Нужно контролировать функции почек и печени.

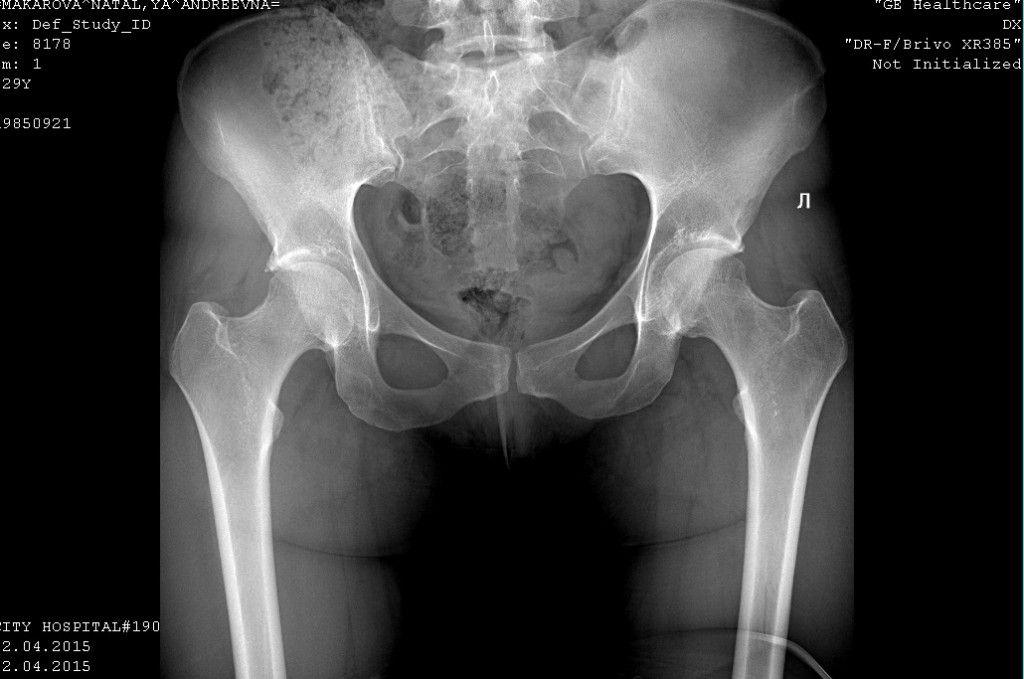 Пациент ощущает периодическую болезненность и дискомфорт. Неприятные ощущения беспокоят после физических нагрузок, длительного положения в статической позе. Болезненность локализована в зоне сустава и проходит после отдыха. На этой стадии процесса не нарушена походка и нет укорочения ноги. Изменения заметны на рентгенограмме – сужается суставная щель, появляются остеофиты (костные разрастания).
Пациент ощущает периодическую болезненность и дискомфорт. Неприятные ощущения беспокоят после физических нагрузок, длительного положения в статической позе. Болезненность локализована в зоне сустава и проходит после отдыха. На этой стадии процесса не нарушена походка и нет укорочения ноги. Изменения заметны на рентгенограмме – сужается суставная щель, появляются остеофиты (костные разрастания). Резко снижается двигательная функция, атрофируются мышцы ноги. изменение мышечной ткани приводит к тому, что нога немного “подтягивается” и становится короче. Это приводит к деформации осанки и искривлению тела. Рентгенограмма на данной стадии процесса: тотальное сужение щели между поверхностями сустава, деформация головки бедренной кости, значительный рост остеофитов.
Резко снижается двигательная функция, атрофируются мышцы ноги. изменение мышечной ткани приводит к тому, что нога немного “подтягивается” и становится короче. Это приводит к деформации осанки и искривлению тела. Рентгенограмма на данной стадии процесса: тотальное сужение щели между поверхностями сустава, деформация головки бедренной кости, значительный рост остеофитов. Лечение коксартроза направлено на достижение следующих целей:
Лечение коксартроза направлено на достижение следующих целей:

 Это может быть грязелечения, лечебные ванны и душ, магнитотерапия. Применяется электро- и фонофорез с лекарственными веществами.
Это может быть грязелечения, лечебные ванны и душ, магнитотерапия. Применяется электро- и фонофорез с лекарственными веществами.

 Этого не стоит бояться – ведь без операции эти ограничения сохранились бы до конца жизни. Снижение физической активности после хирургического лечения необходимо для укрепления положения эндопротеза, восстановление целостности кости, заживления ран. В течении 2-х месяцев должны быть исключены спортивные занятия, физические нагрузки на сустав, длительная ходьба и некоторые виды упражнений. После полного восстановления человек возвращается к полноценной жизни, может заниматься спортом и активными видами отдыха.
Этого не стоит бояться – ведь без операции эти ограничения сохранились бы до конца жизни. Снижение физической активности после хирургического лечения необходимо для укрепления положения эндопротеза, восстановление целостности кости, заживления ран. В течении 2-х месяцев должны быть исключены спортивные занятия, физические нагрузки на сустав, длительная ходьба и некоторые виды упражнений. После полного восстановления человек возвращается к полноценной жизни, может заниматься спортом и активными видами отдыха.
 Сустав имеет вид шаровидного шарнира, при этом круглая головка бедренной кости «вложена» в полусферическую вертлужную впадину таза. Необходимо отметить, что поверхность костей покрывает прочный и в то же время эластичный хрящ, выполняющий функции амортизатора и обеспечивающий беспрепятственное скольжение костей друг по другу, а также предохраняющий кости от разрушения.
Сустав имеет вид шаровидного шарнира, при этом круглая головка бедренной кости «вложена» в полусферическую вертлужную впадину таза. Необходимо отметить, что поверхность костей покрывает прочный и в то же время эластичный хрящ, выполняющий функции амортизатора и обеспечивающий беспрепятственное скольжение костей друг по другу, а также предохраняющий кости от разрушения. Как правило, после отдыха боль утихает. Выявить коксартроз на первой стадии развития можно только при помощи рентгенологического исследования, которое позволяет увидеть незначительные краевые костные разрастания.
Как правило, после отдыха боль утихает. Выявить коксартроз на первой стадии развития можно только при помощи рентгенологического исследования, которое позволяет увидеть незначительные краевые костные разрастания.
 Медикаментозную терапию необходимо сочетать с физиотерапевтическими методами: электротерапией, магнитотерапией, ультразвуковой терапией и другими. Важным звеном лечения коксартроза является прохождение курсов массажа, а также занятия лечебной физкультурой. В период обострения необходимо уменьшить вертикальные нагрузки (исключить прыжки, длительное пребывание на ногах, поднятие тяжестей). Целесообразны нагрузки, которые не связаны с вертикальным положением тела, например, велотренажер или плавание.
Медикаментозную терапию необходимо сочетать с физиотерапевтическими методами: электротерапией, магнитотерапией, ультразвуковой терапией и другими. Важным звеном лечения коксартроза является прохождение курсов массажа, а также занятия лечебной физкультурой. В период обострения необходимо уменьшить вертикальные нагрузки (исключить прыжки, длительное пребывание на ногах, поднятие тяжестей). Целесообразны нагрузки, которые не связаны с вертикальным положением тела, например, велотренажер или плавание. Другие методы (остеотомии, артродез) являются устаревшими и применяются крайне редко, чаще всего – если по какой-то причине невозможно выполнить эндопротезирование.
Другие методы (остеотомии, артродез) являются устаревшими и применяются крайне редко, чаще всего – если по какой-то причине невозможно выполнить эндопротезирование. В настоящее время хирургам доступны специальные эндопротезы с большими анатомическими головками и короткими ножками, использование которых позволяет минимизировать повреждение мягких тканей, а также оставить запас нетронутой костной ткани на случай возможных в будущем операций.
В настоящее время хирургам доступны специальные эндопротезы с большими анатомическими головками и короткими ножками, использование которых позволяет минимизировать повреждение мягких тканей, а также оставить запас нетронутой костной ткани на случай возможных в будущем операций. Сроки полного восстановления после эндопротезирования зависят от многих факторов – исходного состояния пациента, объема и сложности проведенного вмешательства, возраста, веса и других показателей, и составляют от 3 недель до 3 месяцев.
Сроки полного восстановления после эндопротезирования зависят от многих факторов – исходного состояния пациента, объема и сложности проведенного вмешательства, возраста, веса и других показателей, и составляют от 3 недель до 3 месяцев.
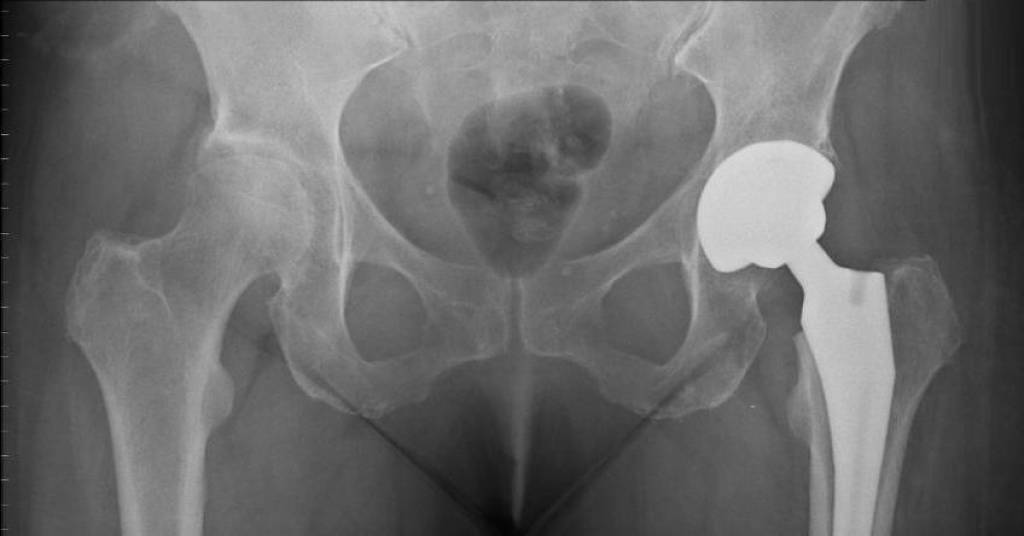


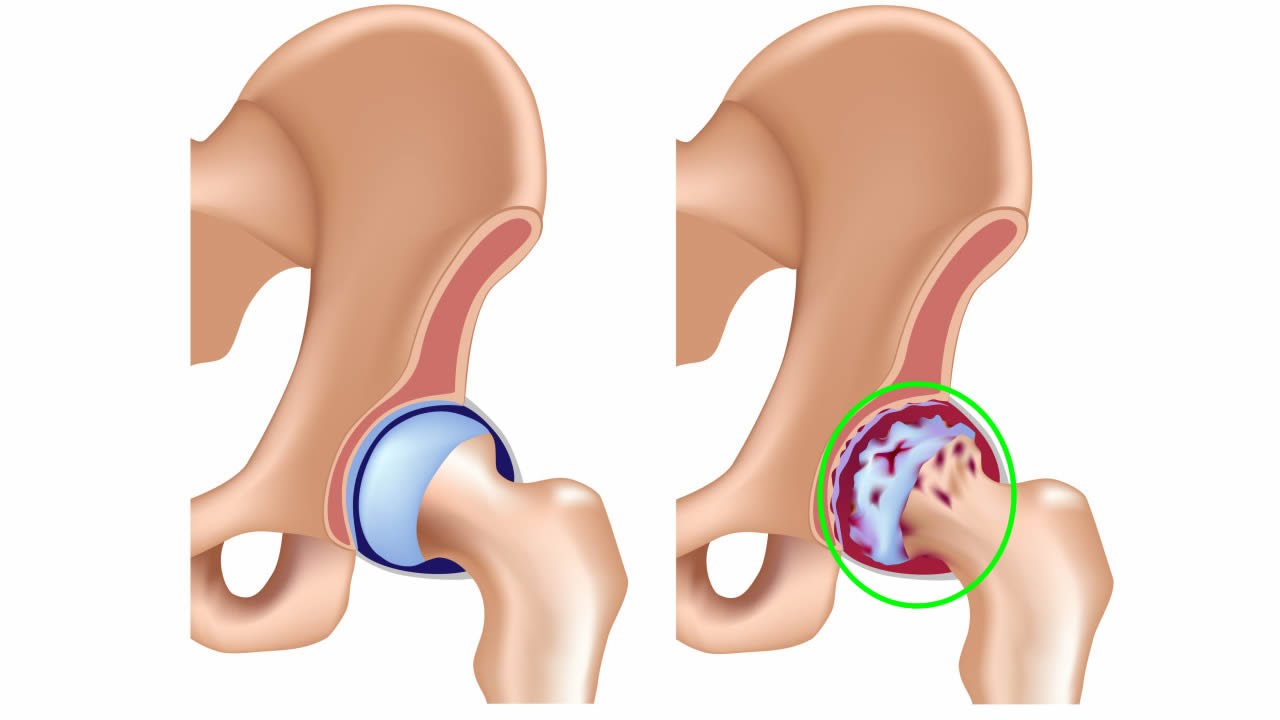
 … Какой удивительный центр есть в Москве! Удивительный по масштабу! Удивительный по оборудованию! И с удивительными врачами! Огромное спасибо врачам ревматологического отделения – Сайковскому Рома…
… Какой удивительный центр есть в Москве! Удивительный по масштабу! Удивительный по оборудованию! И с удивительными врачами! Огромное спасибо врачам ревматологического отделения – Сайковскому Рома…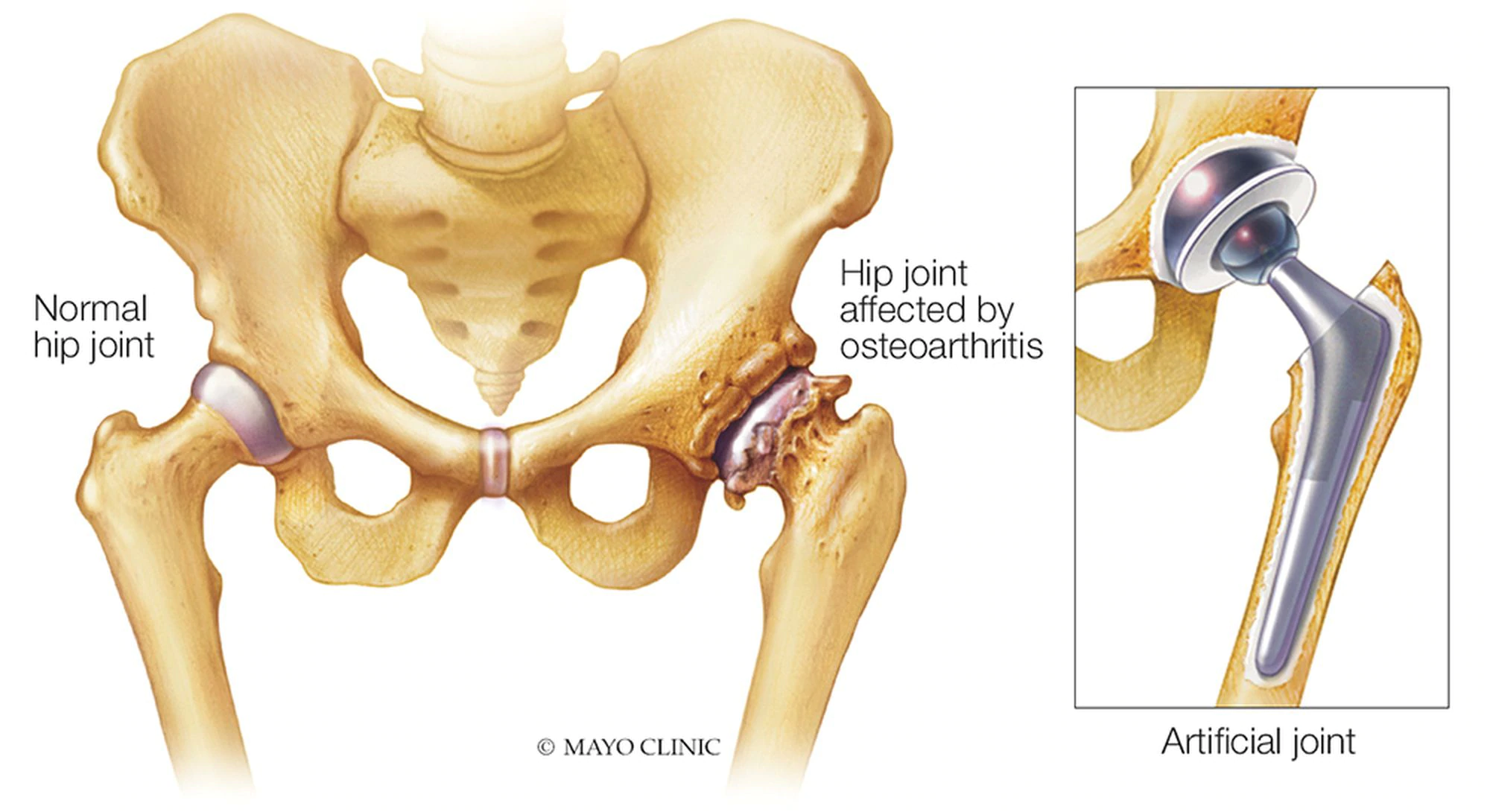 Благодаря золотым рукам Ирины Александровны все прошло замечательно и быстро. Я очень рада, что судьба меня свела с этим замечательным врачом с большой буквы. Поми…
Благодаря золотым рукам Ирины Александровны все прошло замечательно и быстро. Я очень рада, что судьба меня свела с этим замечательным врачом с большой буквы. Поми… Выражаю ОГРОМНУЮ благодарность Сайковскому Роману Станиславовичу, Чигириной Юлии Анатольевне и всему персоналу отделения ревматологии! Спасибо огромное за профессионализм и внимательное отношение!!!
Выражаю ОГРОМНУЮ благодарность Сайковскому Роману Станиславовичу, Чигириной Юлии Анатольевне и всему персоналу отделения ревматологии! Спасибо огромное за профессионализм и внимательное отношение!!!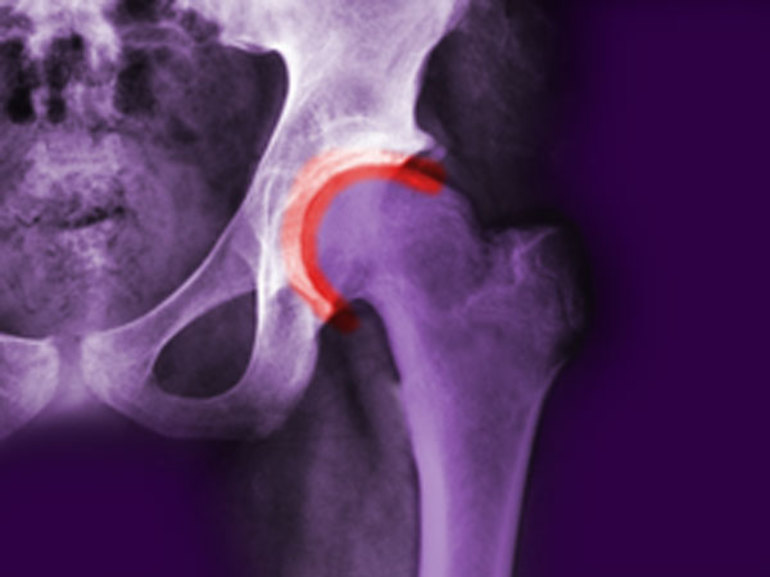 Светлана Владимировна – настоящий профи и душевный человек. Я на протяжении трех месяцев безрезультатно ”ходила по врачам” , а она быстро разобралась в моей проблеме, назначила адекватное лечение…
Светлана Владимировна – настоящий профи и душевный человек. Я на протяжении трех месяцев безрезультатно ”ходила по врачам” , а она быстро разобралась в моей проблеме, назначила адекватное лечение… Врачу, которая первая приняла меня и вникла в мою болезнь: установила диагноз и назначила правильный курс лечения, что привело к полному на данный момент выздоровлению . Спасибо вам сердечное!
Врачу, которая первая приняла меня и вникла в мою болезнь: установила диагноз и назначила правильный курс лечения, что привело к полному на данный момент выздоровлению . Спасибо вам сердечное! Когда присутствуют какие-либо «неполадки» в суставах, другие части нашего тела в любом случае страдают, в той или иной степени. Соответственно, обе эти болезни, коксартроз и артроз коленного сустава, можно назвать деформирующими.
Когда присутствуют какие-либо «неполадки» в суставах, другие части нашего тела в любом случае страдают, в той или иной степени. Соответственно, обе эти болезни, коксартроз и артроз коленного сустава, можно назвать деформирующими.
 Медицинский центр «Команда позвоночника» полностью отвечает всем необходимым требованиям и параметрам, успешно справляется с коксартрозом, гонартрозом и другими видами проблем — в том числе с лицевыми и челюстными артрозами, плечевыми и локтевыми артритами, заболеваниями рук и ног (пальцев, кистей, стоп, голеностопной части и других составляющих), остеохондрозами и т. д.
Медицинский центр «Команда позвоночника» полностью отвечает всем необходимым требованиям и параметрам, успешно справляется с коксартрозом, гонартрозом и другими видами проблем — в том числе с лицевыми и челюстными артрозами, плечевыми и локтевыми артритами, заболеваниями рук и ног (пальцев, кистей, стоп, голеностопной части и других составляющих), остеохондрозами и т. д.

 Все должны знать, что при неожиданном возникновении боли, необходимо срочно обращаться к врачу, пока не проявились другие, более страшные симптомы. Сначала при коксартрозе боль начинается в колене после нагрузок. Если не обратиться в больницу чтобы диагностировать болезнь, боль перемещается выше, охватывает бедро и таз (вторая стадия). Человек начинает прихрамывать на больную ногу, сустав хрустит, утром чувствуется скованность в движениях, со временем атрофируются мышцы бедра. Конечной стадией является значительное стирание хряща сустава, укорочение конечности. Это определяется как инвалидность – возможно и дальнейшее развитие болезни, приводящее к структурным изменениям костной ткани в месте повреждения.
Все должны знать, что при неожиданном возникновении боли, необходимо срочно обращаться к врачу, пока не проявились другие, более страшные симптомы. Сначала при коксартрозе боль начинается в колене после нагрузок. Если не обратиться в больницу чтобы диагностировать болезнь, боль перемещается выше, охватывает бедро и таз (вторая стадия). Человек начинает прихрамывать на больную ногу, сустав хрустит, утром чувствуется скованность в движениях, со временем атрофируются мышцы бедра. Конечной стадией является значительное стирание хряща сустава, укорочение конечности. Это определяется как инвалидность – возможно и дальнейшее развитие болезни, приводящее к структурным изменениям костной ткани в месте повреждения. Консервативное лечение занимает очень много времени и финансов, однако не требует проведения операций. При консервативном лечении пытаются увеличить кровоснабжение суставов, назначают нестероидные противовоспалительные, чтобы снять воспаление, добавляют лекарства против инфекции. Также больным назначают лечебный массаж, физиопроцедуры. Однако лечебная гимнастика противопоказана. Уменьшают нагрузку на суставы, рекомендуют палочку при ходьбе. В крайних случаях опытные врачи могут предлагать инъекции хондропротекторов или гиалуроновой кислоты и других препаратов в сустав для его восстановления.
Консервативное лечение занимает очень много времени и финансов, однако не требует проведения операций. При консервативном лечении пытаются увеличить кровоснабжение суставов, назначают нестероидные противовоспалительные, чтобы снять воспаление, добавляют лекарства против инфекции. Также больным назначают лечебный массаж, физиопроцедуры. Однако лечебная гимнастика противопоказана. Уменьшают нагрузку на суставы, рекомендуют палочку при ходьбе. В крайних случаях опытные врачи могут предлагать инъекции хондропротекторов или гиалуроновой кислоты и других препаратов в сустав для его восстановления.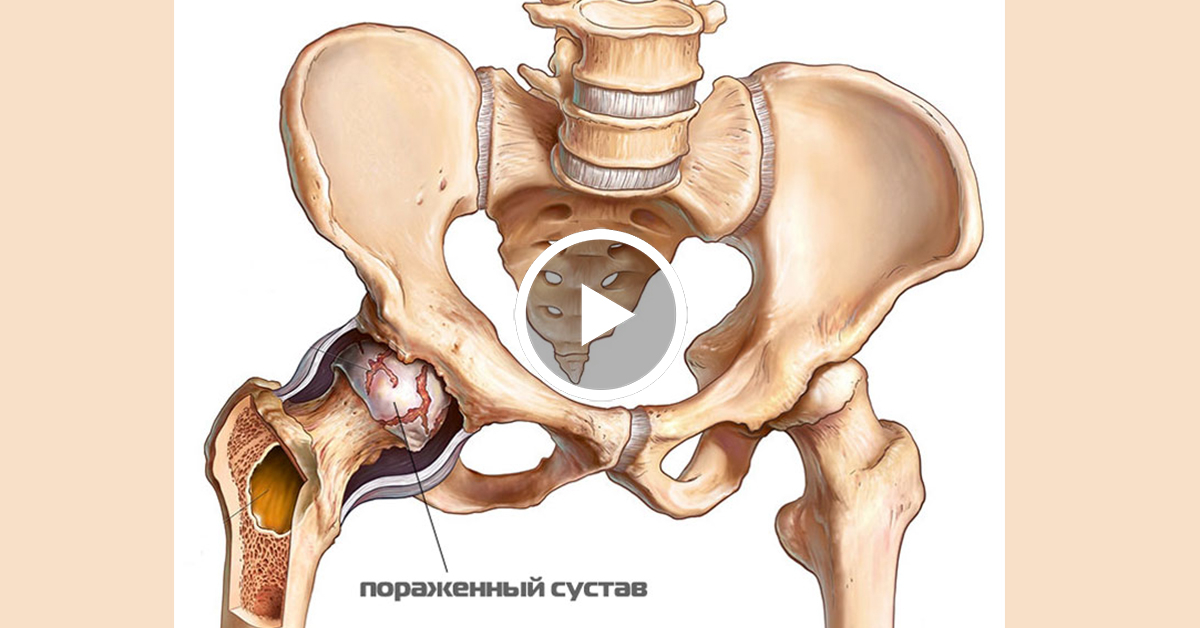



 Обращаться к врачу желательно при первых признаках дискомфорта.
Обращаться к врачу желательно при первых признаках дискомфорта.


 ; PMID:33865603
; PMID:33865603 , Tovt L., Sanguinetti S., Möller I., Bruns A., Martinoli C. High-resolution ultrasound of spigelian and groin hernias: a closer look at fascial architecture and aponeurotic passageways. // J Ultrason – 2021 – Vol21 – N84 – p.53-62; PMID:33791116
, Tovt L., Sanguinetti S., Möller I., Bruns A., Martinoli C. High-resolution ultrasound of spigelian and groin hernias: a closer look at fascial architecture and aponeurotic passageways. // J Ultrason – 2021 – Vol21 – N84 – p.53-62; PMID:33791116 Данное заболевание особенно часто диагностируют у женщин по причине меньшей прочности паховой связки, чем у лиц мужского пола. Бедренная грыжа труднее диагностируется, чаще ущемляется и имеет более коварное течение по сравнению с паховой грыжей.
Данное заболевание особенно часто диагностируют у женщин по причине меньшей прочности паховой связки, чем у лиц мужского пола. Бедренная грыжа труднее диагностируется, чаще ущемляется и имеет более коварное течение по сравнению с паховой грыжей.

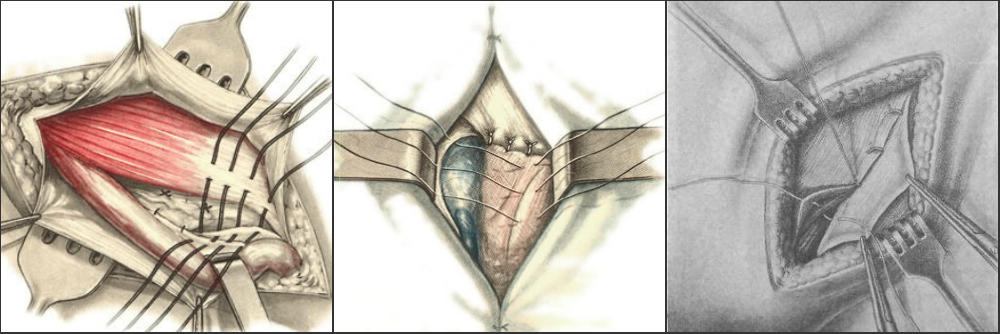 Сеточный протез размещают перед брюшиной. При этом не ушивают грыжевой дефект. Такая операция в зависимости от сложности случая требует госпитализации на 2-3 дня со снятием швов на 10-12 день.
Сеточный протез размещают перед брюшиной. При этом не ушивают грыжевой дефект. Такая операция в зависимости от сложности случая требует госпитализации на 2-3 дня со снятием швов на 10-12 день. Специалисты различают, прежде всего, вправимые грыжи – это грыжевые выпячивания на ранних стадиях развития, где грыжа легко вправляется на место и проявляется снова постепенно или при значительных физических нагрузках. Следующая разновидность бедренной грыжи – это невправимая форма заболевания, характеризующаяся либо частичной возможностью вправить грыжу, либо отсутствием такой возможности вообще. Эта форма заболевания, обычно, связана с появлением болевых ощущений, возникающих например, при попытке вправить грыжу или во время существенных нагрузок. Третья разновидность запущенного бедренного выпячивания – это ущемленная форма заболевания, развивающаяся на почве сдавливания грыжевой ткани. Ущемленная разновидность данного заболевания, способна вызывать острую форму непроходимости, некроз, перитонит или даже гангренозное воспаление кишки.
Специалисты различают, прежде всего, вправимые грыжи – это грыжевые выпячивания на ранних стадиях развития, где грыжа легко вправляется на место и проявляется снова постепенно или при значительных физических нагрузках. Следующая разновидность бедренной грыжи – это невправимая форма заболевания, характеризующаяся либо частичной возможностью вправить грыжу, либо отсутствием такой возможности вообще. Эта форма заболевания, обычно, связана с появлением болевых ощущений, возникающих например, при попытке вправить грыжу или во время существенных нагрузок. Третья разновидность запущенного бедренного выпячивания – это ущемленная форма заболевания, развивающаяся на почве сдавливания грыжевой ткани. Ущемленная разновидность данного заболевания, способна вызывать острую форму непроходимости, некроз, перитонит или даже гангренозное воспаление кишки.
 Бедренное грыжевое выпячивание нарушает нормальное расположение внутренних органов, поэтому возможно развитие копростаза, за счет застойных скоплений кала в толстой кишке.
Бедренное грыжевое выпячивание нарушает нормальное расположение внутренних органов, поэтому возможно развитие копростаза, за счет застойных скоплений кала в толстой кишке. Для специализированной и точной диагностики заболевания, применяют ряд рентгенологических исследований, в частности ирригоскопию и герниографию (рентген с вводом в организм пациента контрастного агента). В рамках диагностического анализа развития болезни может быть весьма эффективно ультразвуковое исследование, как самого грыжевого образования, так и органов мочеполовой системы.
Для специализированной и точной диагностики заболевания, применяют ряд рентгенологических исследований, в частности ирригоскопию и герниографию (рентген с вводом в организм пациента контрастного агента). В рамках диагностического анализа развития болезни может быть весьма эффективно ультразвуковое исследование, как самого грыжевого образования, так и органов мочеполовой системы. Среди мер, способных снизить риск развития заболевания, а также его осложнения выделяют, например, применение бандажей при беременности и значительных физических нагрузках, рациональное питание, аккуратная и последовательная физиотерапия мышц нижней части живота, своевременная терапия заболеваний кишечника и мочеполового тракта, а также отказ от курения, для предотвращения хронического кашля.
Среди мер, способных снизить риск развития заболевания, а также его осложнения выделяют, например, применение бандажей при беременности и значительных физических нагрузках, рациональное питание, аккуратная и последовательная физиотерапия мышц нижней части живота, своевременная терапия заболеваний кишечника и мочеполового тракта, а также отказ от курения, для предотвращения хронического кашля.