Герпес нервных окончаний – Герпес на нервной почве | Вирус Герпес
Герпес на нервной почве | Вирус Герпес
admin Главная страница » Герпес Просмотров: 1961 Загрузка…
Загрузка…Герпес на нервной почве действительно может появляться, но только как второстепенный дефект. Как известно, большинство нарушений организма проявляются после стрессовых ситуаций или затяжных депрессий.
Проявление герпеса
С каждым годом заражение вирусом Herpesvirales, то есть ползучим герпесом, поражает десятки тысяч новых граждан по всему земному шару. Раньше, появляющиеся волдыри и сыпь на лице или в интимном месте люди принимали за обычное неудобство и косметический дефект.
Немного изучив данный вопрос, можно понять, что заболевание находится в организме человека всю его жизнь.
Возбудитель инфекции герпеса имеет свойство проявлять постоянство и на время «засыпать» в клетках крови, чтобы потом рецидивировать, даже на фоне обычных психологических расстройств (стресс, страх, депрессия).
Конечно, сложно поверить в то, что простудная инфекция способна возникать по причине психосоматических сбоев, но подобный факт доказан учеными.
1 тип герпеса
Стандартное место возникновения – губы и носогубная складка. Заразиться человек может еще в младенческом возрасте. Болезнь может не проявиться до 12 лет.
Особенности первичного Herpesvirales:
- Развиваются проблемы с центральной нервной системой.
- Ухудшается структура и функционирование иммунной системы.
- Помимо этого, герпес способен проникать в нервные клетки. Влияние герпеса на нервную систему давно доказано системой здравоохранения. Именно поэтому, при возникновении сыпи на губах следует внимательно следить за ЦНС.
Первичная форма инфекции настолько непонятна для человеческих клеток, что они на данном этапе не способны вырабатывать антитела на борьбу с чужеродными организмами.
Симптомы 1 группы вируса:

Герпес и нервная система
2 вирусный тип
Классифицируется, как половой герпес или высыпания на интимных органах мужчин и женщин. Основная причина возникновения – незащищенный сексуальный контакт, неразборчивость в половых партнерах. К сожалению, инфекция способна проникать даже через презерватив.
Признаки:
- Красные зудящие пятна.
- Болезненные зоны в интимных местах, например, между складок.
- Волдыри с жидкой или гнойной средой внутри.
- Болезненные язвочки.
- Воспаление интимных узлов.
- Ухудшение самочувствия, повышение температуры тела.
3 тип вируса
Характеризуется подобное заражение, как инфекция ветряной оспы. Неврологический герпес или физический вирус Herpesvirales способен стать возбудителем ветрянки в детстве и опоясывающей микроспории, то есть лишая.
Эпштейн-Барра или 4 тип
Вирус Эпштейн-Барра иногда является причиной проявления у человека с иммунодефицитом инфекционного мононуклеоза.
Это заболевание является серьезной патологией, угнетающей работу иммунитета и поражающей слизистую ротовую полость, а также лимфатические узлы. По статистике инфекция распространяется примечательно с 14 до 25 лет.
Симптомы после инкубационного периода:
- Повышение температуры тела.
- Лихорадка, озноб.
- Признаки ангины.
- Увеличенные лимфоузлы.
- Увеличенная селезенка и печень.
5 тип герпеса
Вирус способен инфицировать людей, вызывая у них цитомегалию (цитомегаловирус). Значительной симптоматики не наблюдается, но при ослаблении иммунной системе может немного ухудшить состояние больного.
6-7 вид вируса
Первым делом у детей или взрослых возникает кожная сыпь, а также незначительное повышение температуры тела.
Высыпания при этом способны проявиться на любом участке кожи – руки, спина, губы, половые органы. Данный тип серьезно сказывается на работе ЦНС, вследствие чего появляется хроническая усталость.
8 форма
Вирус герпеса 8 типа инфицирует кровяные тельца — лимфоциты, но при этом долгое время не заявляет о себе.
Пути заражения:
- от плаценты к ребенку;
- в момент операции по пересадке органов;
- во время лучевой терапии.
Причины появления герпеса
Проникая в человеческий организм, вирус проходит по венозным путям, заражая здоровые органы, а также инфицируя клетки нервов их генную структуру.
virusherpes.ru
Герпес нервных окончаний симптомы. Симптомы и лечение вируса герпеса. GerpesLechim.ru
 » Симптомы и лечение вируса герпеса
» Симптомы и лечение вируса герпеса
Воспаление нервных окончаний: лечение и симптомы
21 октября 2014
Боль – один из главных сигналов тревоги в организме, который не дает покоя человеку. Люди со здоровой психикой непременно реагируют на боль. Отвечают за это ощущение нервные окончания, боль может возникать при их раздражении или воспалении. Именно по этой причине мы чувствуем боль в области гнойника или ушиба. Не следует путать нервные окончания с нервными корешками и стволами. Их сдавление, напротив, приводит к онемению и параличу. Воспаление нервных окончаний может возникнуть при различных специфических и неспецифических инфекциях, когда развиваются невриты, например, при опоясывающем герпесе или, как его еще называют, опоясывающем лишае. Но чаще всего приходится сталкиваться с тем, что инициатором процесса становится спазм мышц, и, как следствие, происходит сдавление сосудов в данной области. Нарушение кровоснабжения приводит к поражению нервных окончаний.
Каковы симптомы раздражения нервных окончаний?
Как распознать воспаление нервных окончаний, симптомы этого заболевания? Главным признаком является боль, при этом не удается выявить ни очаг, ни видимые изменения, свидетельствующие о болезни. Боль может усиливаться на холоде, во время движений или в ночное время, даже при незначительном прикосновении. Другим характерным признаком являются так называемые парестезии: ощущения покалывания и жжения в пораженной области. Часто в этой области можно обнаружить при осмотре спазмированные напряженные мышцы, болезненные при пальпации.
Лечение воспаления нервных окончаний
Каким может быть при воспалении нервных окончаний лечение? Для устранения симптомов заболевания используют лекарственные препараты: нестероидные противовоспалительные средства (диклофенак, найз, мовалис и т.п.), глюкокортикоидные гормоны (дексаметазон, преднизолон и т.п.), витамины группы В и другие препараты. Кроме того, больным назначают физиотерапевтические процедуры (электрофорез, фонофорез, амплипульс и т.п.). Однако лекарства имеют много побочных эффектов и небезопасны для нашего организма.
Можно ли вылечить воспаление нервных окончаний без лекарств? Наша нервная система вырабатывает собственные обезболивающие – эндорфины и энкефалины, человеку подвластно инициировать или усиливать их синтез. Кроме того, специальная гимнастика позволяет снять спазм мышц, улучшить кровоснабжение в очаге воспаления и устранить боли. Существуют также другие методы и техники борьбы с болью и воспалением. Узнать о них подробнее можно на специальном курсе Центра М.С. Норбекова Первый оздоровительный курс . Оздоровительные курсы научат Вас восстанавливать физическое здоровье, повышать иммунитет, запускать процессы регенерации, нормализовать эмоциональный фон.
Читайте также:
- Разное зрение на глазах: причины
- Здоровый сон человека: что это и что для него нужно
- Какой должна быть семья
Опоясывающий лишай, или герпес-вирус Зостера
Герпес Зостера – вирусная инфекция, один из способов проявления всем известной ветряной оспы. Только обычная ветрянка в основном проявляется в детском возрасте, а Зостер, или опоясывающий лишай, – после 50 лет. Что это за заболевание и почему появляется?
Опоясывающий лишай
Причиной развития ветряной оспы становится ДНК-содержащий вирус герпеса Варицелла-Зостера. Он же становится причиной развития опоясывающего лишая. После того как ребенок переболел ветрянкой, герпес уходит в нервные окончания, скрываясь в спинном мозге или черепных нервных клетках. При этом он никак себя не проявляет.
При определенном стечении обстоятельств вирус «выходит» из латентного состояния и начинает по нервным окончаниям двигаться наружу. В местах выхода появляются характерные для этого заболевания симптомы. Начинает развиваться инфекция – вирус Зостера. Кстати, в переводе с греческого название болезни означает «пояс» или «ремень».Заболевание относится к нейродерматотропным, то есть пораженными оказываются и нервная система, и кожа. В организм человека вирус попадает через эпидермис и слизистые. По нервным окончаниям он пробирается в глубь организма и там или засыпает, или начинает активно встраиваться в клетки организма, чем и вызывает развитие инфекции.
Причины проявления опоясывающего лишая могут быть разные. В основном это снижение защитных функций организма человека. Наиболее часто выделяют следующие факторы риска:
- прием лекарств, снижающих иммунитет;
- хронические заболевания и инфекции;
- химиотерапия;
- стрессы и другие нарушения в нервной системе;
- послеоперационный период, после трансплантации;
- ВИЧ-инфекция на стадии перехода в СПИД.
Для лечения и профилактики герпеса наши читатели успешно используют метод Елены Маркович. Читать далее

Обязательным условием развития является поражение скоплений нервных узелков. Если в ветрянке в основном повреждения затрагивают кожный покров, то в опоясывающем лишае – нервы. Несвоевременное лечение может стать причиной развития осложнений, которые будут еще длительное время напоминать о болезни.
Как все начинается?
Характерная черта герпес-вируса Зостера – локализация только с одной стороны. По нервным окончаниям герпес поднимается к кожному покрову. В местах подъема со временем появляется пузырьковая сыпь. К первым симптомам относят повышение температуры, общее недомогание, ломоту в костях. На месте появления папул чувствуется покалывание, появляется боль и зуд.
Эти симптомы могут продержаться 3-4 дня. К ним добавятся отечность и небольшое покраснение в месте будущего высыпания. Обычно лишай появляется на боках, пояснице, с одной стороны грудной клетки, на шее и в височной части.

К первым видимым симптомам относят эритематозные высыпания. В течение нескольких суток они превращаются в пузырьки, наполненные прозрачной или мутноватой жидкостью. Со временем они лопаются, корочка на них подсыхает и сама отпадает. После нее остается только темноватое пятнышко.
Кроме сыпи, клиническую картину дополняют такие симптомы как боль, иногда очень сильная, и увеличение лимфатических узлов в области появления сыпи. Вирус Зостер может пройти и без всякого лечения, для этого понадобится от 2 до 4 недель. К сожалению, известны случаи, когда уходили только внешние симптомы. Боль и зуд могут оставаться на достаточно длинный период, при этом они практически не поддаются лечению. Такой синдром называют постгерпетической невралгией.
Рекомендуем статьи по теме:
Поэтому для более быстрого выздоровления требуются ранняя диагностика и квалифицированное лечение.
Диагностика
Проблемы с диагностикой могут возникнуть в основном на начальном этапе заболевания. Такие симптомы, как повышение температуры, боли и недомогание, могут указывать на различные заболевания. Для подтверждения диагноза потребуются лабораторные исследования.
Герпес можно обнаружить при помощи микроскопии и иммунофлюоресцентного способа. Это если брать на анализ кровь. При исследовании жидкости из пузырьков проводится анализ по методу ПЦР. При явных симптомах герпеса Зостер исследования не проводятся. Обычно необходимость в них возникает при постановке диагноза у детей со слабой иммунной системой и грудничков, а также при атипичных формах лишая и тяжелом течении болезни. Это помогает назначить более эффективное лечение.
Лечение
В большинстве случаев герпес Зостер лечения не требует и проходит самостоятельно за 2–4 недели. В некоторых случаях боли достаточно сильные, для их снижения выписывают обезболивающие. Кроме этого, лечение, должно быть направлено на устранение причины снижения иммунитета.
Итак, в процессе могут быть назначены препараты:

- уменьшающие болевые ощущения;
- противовирусные;
- противосудорожные;
- антидепрессанты;
- повышающие иммунитет.
Такое лечение поможет добиться скорейшего выздоровления и снижения риска развития осложнений. В большинстве случаев лечение проводится дома. Госпитализации подлежат люди, у которых заболевания затронуло глаза и головной мозг.
Хорошо зарекомендовали себя в лечении вируса герпеса Фамцикловир, Валацикловир и Ацикловир. Принимать их рекомендуется с появления первых симптомов. Эти противовирусные препараты воздействуют непосредственно на ДНК вируса и останавливают его развитие.
Из обезболивающих помогают Ибупрофен, Кетопрофен, Декскетопрофен и Кетарол. Они избавляют от сильной боли, которая сопровождает любые движения человека. Это облегчает не только физическое, но и моральное состояние. В некоторых случаях при опоясывающем лишае назначают противосудорожные препараты, они помогают снять нейропатическую боль. Обычно это Лирика и Габагамма.Во время лечения рекомендуется принимать витаминные напитки из лекарственных трав, повышающих иммунитет. Это позволит более эффективно бороться с болезнью. Кроме этого, нелишним будет пропить успокоительные лекарства, чтобы привести в порядок нервную систему.
Подстраховаться от вируса Зостер пока можно только при помощи живой израильской вакцины Zostavax. Правда, она имеет некоторые противопоказания и не всем подходит. Ее эффективность составляет 50%. Так что делать вакцинацию или нет, каждый решает индивидуально.
Поражение глотки вирусом опоясывающего герпеса: причины, симптомы, диагностика, лечение
Опоясывающий герпес глотки вызывается вирусом ветряной оспы, который поражает чувствительные нервы (чаще межреберные и тройничный) и кожу в области выхода их нервных окончаний. Заболевание характеризуется острым высыпанием по ходу отдельных чувствительных нервов розовых пятен с нерезкими границами значительной величины (от 3 см и более), на фоне которых уже к концу 1-х или на 2-е сутки образуются группы тесно скученных пузырьков величиной с просяное зерно или мелкую чечевицу, наполненных прозрачной жидкостью.
Поражения глотки вирусом обусловлены активизацией в силу тех или иных причин его латентной формы, в результате чего вирус по нервным волокнам второй ветви тройничного нерва мигрирует к его нервным окончаниям и, проникая в подслизистый слой, вызывает в нем и в слизистой оболочке соответствующие патоморфологические изменения.
Патогенез опоясывающего герпеса глотки
Вегетирующий в нервных ганглиях практически у всех здоровых людей, вирус опоясывающего герпеса «ждет своего часа», чтобы проявится острым инфекционным заболеванием с весьма тягостным орально-фарингеальным синдромом опоясывающего герпеса глотки. Факторами, способствующими активизации вируса, являются общее и локальное охлаждение, банальные простудные заболевания, аденовирусная инфекция, ранения на отдалении и в полости рта, наличие плохо установленных зубных протезов, общие инфекции, сифилис, малярия, менингит и т. д. Способствуют активизации дремлющего вируса и медикаментозные интоксикации (мышьяк, висмут, йод, ртуть и др.). Ряд исследователей полагают, что вирус первоначально проникает в кожу и через нее по нервным стволам достигает спинальных нервных узлов и спинного мозга и оттуда по соответствующим нервам распространяется в определенные зоны, вызывая в них специфические патоморфологические изменения. Выделяя экзотоксин, вирус опоясывающего герпеса обусловливает возникновение общетоксического синдрома, основной точкой приложения которого является нервная система. Другие полагают, что постоянным местом вегетации вируса является глотка, и только под влиянием ряда патологических обстоятельств он попадает в кровь, отсюда в нервные стволы и по ним в кожу и слизистые оболочки полости рта,
Патологическая анатомия
Морфологически везикула опоясывающего герпеса весьма сходна с аналогичными элементами ветряной оспы и герпеса простого. Однако более глубокие гистологические исследования показали, что при опоясывающем герпесе обнаруживаются поражения нейронов нервных узлов, характерные для радикуломиелита. Поражения слизистой оболочки при опоясывающем герпесе глотки практически идентичны тем, которые возникают при других вирусно-везикулярных инфекциях, развивающихся в полости рта, что долго опоясывающий герпес глотки и герпетическую ангину расценивали как одно заболевание.
Симптомы опоясывающего герпеса глотки
В отличие от герпетической ангины, при опоясывающем герпесе глотки боли возникают на 1-2 дня раньше высыпаний и сразу же носят интенсивный, чрезвычайно мучительный характер, особенно у пожилых людей. Везикулы появляются на одной стороне, соответствующей пораженному нерву. и очень редко с обеих сторон. Распространяются они, как правило, по ходу волокон небного нерва по мягкому небу, верхней трети передней небной дужки и своду твердого неба. Возникающие боли могут иррадиировать в носоглотку, глаз одноименной половины, ухо, ретромаксилярную область, провоцируя синдром крылонебного узла на стороне поражения. Заболевание длится 5-15 дней, оставляя после себя на слизистых оболочках стойкие белесоватые рубцы, в которые попадают нервные окончания «причинных» нервов, что служит причиной длительных невралгий соответствующих ветвей тройничного нерва.
Диагностика опоясывающего герпеса глотки
Диагностика опоясывающего герпеса глотки при четко локализованной картине высыпаний и типичных общих клинических явлениях затруднений не вызывает, особенно если букофарингеальная форма сопровождается характерной зоной поражения кожи. Дифференцируют заболевание от герпетической ангины, пузырчатки (см. далее) и оральных проявлений ветряной оспы.
Лечение опоясывающего герпеса глотки
Лечение опоясывающего герпеса глотки – как и при герпетической ангине. Имеются указания на положительные результаты применения ауромицина. При невралгии применяют лучевую терапию, анальгетики, витамины группы В.
Источники: http://norbekov.com/materials/one/useful/vospalenie-nervnyh-okonchanij, http://veneradoc.ru/gerpes/gerpes-zoster.html, http://m.ilive.com.ua/health/porazhenie-glotki-virusom-opoyasyvayushchego-gerpesa-prichiny-simptomy-diagnostika-lechenie_77773i15951.html
Комментариев пока нет!
www.gerpeslechim.ru
Герпес простой. Причины, симптомы и лечение герпетической инфекции
Герпетическая инфекция (простой герпес, herpes simplex) — широко распространённая антропонозная вирусная болезнь c преимущественно контактным механизмом передачи возбудителя, характеризуемая поражением наружных покровов (кожи и слизистых), нервной системы и хроническим рецидивирующим течением.
Коды по МКБ -10
B00.0. Герпетическая экзема.
B00.1. Герпетический везикулярный дерматит.
B00.2. Герпетический вирусный гингивостоматит и фарингостоматит.
B00.3. Герпетический вирусный менингит (G02.0*).
B00.4. Герпетический вирусный энцефалит (G05.1*).
B00.5. Герпетическая вирусная болезнь глаз.
B00.7. Диссеминированная герпетическая вирусная болезнь.
B00.8. Другие формы герпетической вирусной инфекции.
B00.9. Герпетическая вирусная инфекция неуточнённая.
Причины (этиология) простого герпеса
Возбудитель — вирус простого герпеса (ВПГ) типа 1 и 2 (вирус герпеса человека типа 1 и 2), семейство Herpesviridae, подсемейство Alphaherpesviruses, род Simplexvirus.
Вирус простого герпеса
Геном вируса герпеса человека представлен двуспиральной линейной ДНК, молекулярная масса около 100 мДа. Капсид правильной формы, состоит из 162 капсомеров. Репликация вируса и сборка нуклеокапсидов происходят в ядре инфицированной клетки. Вирус обладает выраженным цитопатическим действием, вызывая гибель поражённых клеток, однако проникновение вируса герпеса в некоторые клетки (в частности, нейроны) не сопровождается репликацией вируса и гибелью клетки. Клетка оказывает на вирусный геном угнетающее влияние, приводя его в латентное состояние, когда существование вируса совместимо с её нормальной активностью. Через какое-то время может произойти активация вирусного генома с последующей репликацией вируса, в некоторых случаях вновь могут появляться герпетические высыпания, что свидетельствует о реактивации и переходе латентной формы инфекции в манифестную. Геномы ВПГ-1 и ВПГ-2 на 50% гомологичны. Оба вируса могут вызывать поражения кожи, внутренних органов, нервной системы, гениталий.
Однако ВПГ-2 вызывает поражения гениталий значительно чаще. Есть данные, свидетельствующие о возможности мутации вируса простого герпеса с приобретением новых антигенных свойств.
Вирус простого герпеса устойчив к высушиванию, замораживанию, при температуре 50–52 °С инактивируется в течение 30 мин. Липопротеидная оболочка вируса растворяется под действием спиртов и кислот.
Обычные дезинфицирующие средства существенного влияния на вирус герпеса не оказывают. Ультрафиолетовое облучение быстро инактивирует вирус.
Эпидемиология простого герпеса
Герпетическая инфекция распространена повсеместно. Антитела к ВПГ обнаруживают более чем у 90% населения в возрасте старше 40 лет. Эпидемиология герпетической инфекции, вызванной вирусами ВПГ-1 и ВПГ-2, различна. Первичное инфицирование ВПГ-1 происходит в первые годы жизни (от 6 мес до 3 лет), чаще всего проявляется везикулёзным стоматитом.
Антитела к ВПГ-2 обнаруживают, как правило, у лиц, достигших половой зрелости. Наличие антител и их титр коррелируют с половой активностью. У 30% лиц, имеющих антитела к ВПГ-2, в анамнезе есть указания на перенесённую или текущую инфекцию половых органов, сопровождаемую высыпаниями.
Источник ВПГ-1 — человек в период реактивации герпетической инфекции с выделением вируса в окружающую среду. Бессимптомное выделение со слюной ВПГ-1 отмечено у 2–9% взрослых и у 5–8% детей.
Источник ВПГ-2 — больные генитальным герпесом и здоровые лица, в секрете слизистой оболочки половых органов которых содержится ВПГ-2.
Различны и механизмы передачи ВПГ-1 и ВПГ-2. Ряд авторов относят ВПГ-1 к инфекции с аэрозольным механизмом передачи возбудителя. Однако, хотя инфицирование ВПГ-1 происходит в детском возрасте, в отличие от других детских капельных инфекций для инфекции ВПГ-1 очаговость (например, в детских учреждениях) и сезонность не характерны. Основные субстраты вируса — слюна, секрет слизистой оболочки ротоглотки, содержимое герпетических пузырьков, то есть передача вируса происходит путём прямого или непрямого (игрушки, посуда, другие ослюнённые предметы) контакта. Поражение респираторного тракта, наличие катаральных явлений, обеспечивающих воздушно-капельный путь передачи возбудителя, мало значимы.
Основной механизм передачи ВПГ-2 — также контактный, но реализуется он преимущественно половым путём. Поскольку и передача ВПГ-1 также возможна половым путём (орально-генитальные контакты), герпетическую инфекцию относят к заболеваниям, передающимся половым путём. Вирус простого герпеса можно обнаружить в слюне и половых путях у клинически здоровых лиц. Однако при наличии активных проявлений инфекции частота выделения вируса возрастает в несколько раз, а титр вируса в поражённых тканях — в 10–1000 раз и более. Возможна трансплацентарная передача вируса при наличии у беременной рецидива герпетической инфекции, сопровождаемого вирусемией. Однако чаще инфицирование плода происходит при прохождении через родовые пути.
Передача вируса возможна при гемотрансфузии и трансплантации органов. Восприимчивость высокая. В результате перенесённой герпетической инфекции формируется нестерильный иммунитет, который в силу многообразных эндо- и экзогенных причин может нарушаться.
Патогенез герпетической инфекции
Вирус проникает в организм человека через слизистые оболочки, повреждённую кожу (в клетках ороговевающего эпителия кожи рецепторы к вирусу отсутствуют). Размножение вируса в эпителиальных клетках приводит к их гибели с образованием очагов некроза и везикул. Из первичного очага вирус герпеса путём ретроградного аксонального транспорта мигрирует в сенсорные ганглии: ВПГ-1 преимущественно в ганглий тройничного нерва, ВПГ-2 — в поясничные ганглии. В клетках сенсорных ганглиев репликация вируса подавляется, и он персистирует в них пожизненно. Первичная инфекция сопровождается формированием гуморального иммунитета, напряжённость которого поддерживается периодической активацией вируса и проникновением его в слизистые оболочки ротоглотки (ВПГ-1) и половых органов (ВПГ-2). В некоторых случаях реактивация вируса сопровождается клиническими проявлениями в виде пузырьковых высыпаний (рецидив герпетической инфекции). Возможно и гематогенное распространение вируса, о чём свидетельствует появление генерализованных высыпаний, поражение ЦНС и внутренних органов, а также обнаружение вируса в крови методом ПЦР. Рецидивы герпетической инфекции связывают со снижением уровня специфического иммунитета под воздействием неспецифических факторов (избыточная инсоляция, переохлаждение, инфекционные болезни, стрессы).
Как правило, от одного больного выделяют один штамм вируса герпеса человека, но у больных с иммунодефицитом можно выделить несколько штаммов одного и того же подтипа вируса.
Иммунный статус организма во многом определяет вероятность развития заболевания, тяжесть течения, риск развития латентной инфекции и персистенции вируса, частоту последующих рецидивов. Имеет значение состояние как гуморального, так и клеточного иммунитета. Заболевание у лиц с нарушениями клеточного иммунитета протекает значительно тяжелее.
Герпетическая инфекция может вызывать иммунодефицитные состояния. Доказательством этого служит способность вируса размножаться в T- и B-лимфоцитах, что приводит к снижению их функциональной активности.
Симптомы (клиническая картина) простого герпеса
Классификация герпетической инфекции
Общепринятая клиническая классификация отсутствует. Различают врождённую и приобретённую герпетическую инфекцию, последнюю подразделяют на первичную и рецидивирующую. В зависимости от локализации патологического процесса выделяют герпетические поражения слизистых оболочек, кожи, глаз, нервной системы, внутренних органов, гениталий, генерализованный герпес.
Основные симптомы герпеса и динамика их развития
Клинические признаки и течение заболевания зависят от локализации процесса, возраста больного, иммунного статуса и антигенного варианта вируса.
Первичная инфекция часто сопровождается системными признаками. При этом поражаются как слизистые оболочки, так и другие ткани. При первичном инфицировании продолжительность клинических проявлений и период выделения вируса больше, чем при рецидивах. Вирусы обоих подтипов могут вызывать поражение половых путей, слизистой ротовой полости, кожи, нервной системы. Клинически инфекция, вызванная ВПГ-1 или ВПГ-2, неразличима.
Реактивация инфекции половых путей, вызванной ВПГ-2, происходит в два раза чаще, а рецидивы — в 8–10 раз чаще, чем при поражении половых путей ВПГ-1. И наоборот, рецидивы поражений ротовой полости и кожи при инфекции ВПГ-1 происходят чаще, чем при инфекции ВПГ-2.
Симптомы простого герпеса на губах
Врождённую герпетическую инфекцию наблюдают при наличии у беременных активных клинических проявлений болезни, сопровождаемых вирусемией. В зависимости от сроков инфицирования возможно формирование различных пороков развития плода (микроцефалия, микрофтальмия, хориоретинит, внутриутробная смерть) или гибель новорождённого при клинических проявлениях генерализованной герпетической инфекции.
Приобретённая герпетическая инфекция возможна у новорождённых при инфицировании во время прохождения через родовые пути, а затем в различные периоды жизни, чаще в детском возрасте. Чем раньше происходит заражение, тем тяжелее протекает заболевание, но возможна и бессимптомная инфекция (антитела к ВПГ-1 определяют в сыворотке крови 60% детей в возрасте до 6 лет).
Инкубационный период при первичной герпетической инфекции составляет 5–10 дней (возможны колебания от 1 до 30 дней).
Поражение слизистых оболочек и кожи
Вирусный фарингит и стоматит наблюдают чаще у детей и лиц молодого возраста. Заболевание сопровождается лихорадкой, ознобом, недомоганием, раздражительностью, миалгией, затруднением при приёме пищи, гиперсаливацией. Увеличиваются и становятся болезненными поднижнечелюстные и шейные лимфатические узлы. На слизистой оболочке щёк, дёсен, внутренней поверхности губ, реже языка, мягкого и твёрдого нёба, нёбных дужек и миндалин появляются сгруппированные везикулы, после вскрытия которых образуются болезненные эрозии. Длительность заболевания — от нескольких дней до двух недель.
Герпетическое поражение глотки обычно приводит к экссудативному или язвенному изменению её задней стенки и (или) миндалин. В 30% случаев одновременно могут поражаться язык, слизистая оболочка щёк и дёсен. Продолжительность лихорадки и шейной лимфаденопатии составляет от 2 до 7 дней. У лиц с недостаточностью иммунитета вирус может распространиться вглубь слизистой оболочки и в подлежащие ткани, приводя их к разрыхлению, некрозу, кровоточивости, образованию язв, что сопровождается сильными болями, особенно при жевании.
При герпетическом поражении кожи возникает локальное жжение, зуд кожи, затем появляется отёчность и гиперемия, на фоне которых образуются округлые сгруппированные пузырьки с прозрачным содержимым, которое затем мутнеет.
Пузырьки могут вскрываться с образованием эрозий, покрывающихся коркой, или ссыхаться, также покрываясь коркой, после отпадения которой обнаруживают эпителизированную поверхность. Длительность болезни 7–14 дней. Излюбленная локализация — губы, нос, щёки. Возможны диссеминированные формы с локализацией высыпаний на отдалённых участках кожи.
Острые респираторные заболевания
ВПГ может вызвать заболевания, напоминающие ОРВИ, — так называемая герпетическая лихорадка, для которой характерно острое начало, выраженная температурная реакция, озноб и другие симптомы интоксикации. Катаральные явления в носоглотке выражены слабо. Возможно покашливание из-за сухости слизистых, умеренная гиперемия дужек и мягкого нёба. Такая симптоматика сохраняется в течение нескольких дней. Типичные для герпетической инфекции высыпания не всегда наблюдаются в первые дни болезни, а могут присоединиться на 3–5-й день от начала лихорадочного периода или отсутствовать.
Герпетическое поражение глаз
Герпетическое поражение глаз может быть первичным и рецидивирующим. Чаще развивается у мужчин в возрасте до 40 лет. Это одна из наиболее частых причин роговичной слепоты. Клинически различают поверхностные и глубокие поражения. К поверхностным относятся герпетический кератоконъюнктивит, древовидный кератит, герпетическая краевая язва роговицы; к глубоким — дисковидный кератит, глубокий кератоирит, паренхиматозный увеит, паренхиматозный кератит.
Поражение герпесом нервной системы
В этиологической структуре вирусных энцефалитов (менингоэнцефалитов) около 20% приходится на долю герпетической инфекции. Болеют преимущественно лица в возрасте 5–30 лет и старше 50 лет. Заболеваемость составляет 2–3 на 1 000 000 (данные США), в течение года заболеваемость равномерная. Герпетический менингоэнцефалит в 95% случаев вызван ВПГ-1.
Патогенез герпетического энцефалита различен. У детей и лиц молодого возраста первичное инфицирование может манифестировать энцефаломиелитом.
Предполагают, что экзогенно попавший вирус проникает в ЦНС, распространяясь от периферии через обонятельную луковицу. У большей части взрослых сначала появляются клинические признаки генерализованной инфекции, в части случаев поражение слизистых оболочек и кожи, а затем поражение ЦНС, то есть в ЦНС вирус может проникать гематогенно.
Начало болезни всегда острое, с повышением температуры тела до высоких цифр. Больные жалуются на недомогание, упорную головную боль. У трети пациентов в первые дни болезни возможен умеренно выраженный респираторно-катаральный синдром. Герпетическая экзантема, стоматит возникают редко. Через 2–3 дня состояние больных резко и прогрессивно ухудшается за счёт развития неврологических симптомов. Угнетается сознание, развивается менингеальный синдром, появляются генерализованные или фокальные тонико-клонические судороги, многократно повторяющиеся в течение дня. Общемозговая симптоматика сочетается с очаговыми проявлениями (нарушение корковых функций, поражение черепных нервов, гемипарезы, параличи). Дальнейшее течение болезни неблагоприятное, через несколько дней развивается кома. В течение всего заболевания температура тела остаётся высокой, лихорадка носит неправильный характер. При отсутствии противовирусной терапии летальность достигает 50–80%.
Характерная черта герпетического энцефалита — поражение височной доли с одной или с обеих сторон, что проявляется изменениями личности со снижением интеллектуальных функций и психическими расстройствами.
Исследование СМЖ выявляет лимфоцитарный или смешанный плеоцитоз, повышение уровня белка, ксантохромию и появление примеси эритроцитов. Возможны изменения на ЭЭГ. При МРТ головного мозга обнаруживают очаги поражения с преобладанием изменений в передних отделах височных долей с преимущественным вовлечением коры. МРТ при герпетическом энцефалите имеет существенное преимущество перед КТ, так как позволяет визуализировать поражение мозга уже в первую неделю болезни.
Возможны атипичные проявления герпетического энцефалита с поражением ствола мозга и подкорковых структур, абортивное течение болезни, хроническое и рецидивирующее течение герпетического энцефалита по типу медленной инфекции ЦНС.
Ещё одна форма поражения ЦНС герпетической природы — серозный менингит. Серозный менингит чаще всего вызывает ВПГ-2, обычно заболевание развивается у лиц, страдающих генитальным герпесом. Доля инфекции ВПГ среди вирусных менингитов не превышает 3%.
Клинически менингит характеризуется острым началом, головной болью, повышением температуры тела, светобоязнью, наличием менингеальных симптомов. При исследовании СМЖ наблюдают плеоцитоз от 10 до 1000 клеток в мкл (в среднем 300–400) лимфоцитарного или смешанного характера. Клинические симптомы сохраняются около недели, затем самостоятельно исчезают без неврологических осложнений. Возможны рецидивы.
Другая частая форма поражения нервной системы ВПГ-2 — синдром радикуломиелопатии. Клинически он проявляется онемением, парастезиями, болями в области ягодиц, промежности или нижних конечностей, тазовыми нарушениями.
Возможно появление плеоцитоза, повышения концентрации белка и снижения содержания глюкозы в СМЖ. Есть данные о выделении ВПГ-1 из СМЖ больных шейным и поясничным радикулитом. Подтвердилось предположение о связи ВПГ-1 с поражением лицевых нервов (паралич Белла).
Герпетическое поражение внутренних органов
Герпетическое поражение внутренних органов — результат вирусемии. В процесс вовлекается несколько органов, реже развивается изолированное поражение печени, лёгких, пищевода. Герпетический эзофагит может быть результатом непосредственного распространения инфекции из ротоглотки в пищевод или возникает вследствие реактивации вируса. В этом случае вирус достигает слизистой оболочки по блуждающему нерву. Доминирующие симптомы эзофагита: дисфагия, загрудинные боли и снижение массы тела. При эзофагоскопии обнаруживают множественные овальные язвы на эритематозном основании. Чаще поражается дистальный отдел, но по мере распространения процесса происходит диффузное разрыхление слизистой оболочки всего пищевода.
У лиц, перенёсших пересадку костного мозга, в 6–8% случаев возможно развитие интерстициальной пневмонии, что доказано результатами биопсии и аутопсии. Смертность от герпетической пневмонии у больных с иммунодепрессивным состоянием высокая (80%).
Герпетический гепатит чаще развивается у лиц с иммунодефицитом, при этом повышается температура тела, появляется желтуха, увеличивается концентрация билирубина и активность аминотрансфераз в сыворотке крови. Иногда признаки гепатита сочетаются с проявлениями тромбогеморрагического синдрома.
Герпетическое поражение гениталий
Генитальный герпес чаще вызван ВПГ-2. Может быть первичным или рецидивирующим. Типичные высыпания локализованы у мужчин на коже и слизистой оболочке полового члена, у женщин — в уретре, на клиторе, во влагалище.
Возможны высыпания на коже промежности, внутренней поверхности бёдер. Образуются везикулы, эрозии, язвы. Отмечается гиперемия, отёчность мягких тканей, локальная болезненность, дизурия. Могут беспокоить боли в пояснице, в области крестца, внизу живота, в промежности. У части больных, особенно при первичной герпетической инфекции, наблюдается паховый или бедренный лимфаденит. Существует связь между частотой генитального герпеса и раком шейки матки у женщин, раком предстательной железы у мужчин. У женщин рецидивы возникают перед началом менструации.
Генерализованная герпетическая инфекция
Генерализованная герпетическая инфекция развивается у новорождённых и у лиц с выраженной иммунной недостаточностью (при гематологических заболеваниях, длительном применении глюкокортикоидов, цитостатиков, иммунодепрессантов, при ВИЧ-инфекции). Болезнь начинается остро, протекает тяжело с поражением многих органов и систем. Характерна высокая лихорадка, распространённые поражения кожи и слизистых оболочек, диспепсический синдром, поражение ЦНС, гепатит, пневмония. Без применения современных противовирусных препаратов болезнь в большинстве случаев заканчивается летально.
К генерализованным формам болезни относят герпетиформную саркому Капоши, которую наблюдают у детей, страдающих экссудативным диатезом, нейродермитом или экземой. Она характеризуется тяжёлой интоксикацией, обильными высыпаниями на коже, особенно в местах её предшествующего поражения. Высыпания распространяются на слизистые оболочки. Содержимое везикул быстро мутнеет, они часто сливаются между собой. Возможен летальный исход.
Герпетическая инфекция у ВИЧ-инфицированных
Герпетическая инфекция у ВИЧ-инфицированных развивается обычно в результате активации латентной инфекции, при этом заболевание быстро приобретает генерализованный характер. Признаки генерализации — распространение вируса со слизистой оболочки полости рта на слизистую оболочку пищевода, появление хориоретинита. Поражения кожи у ВИЧ-инфицированных более обширные и глубокие с образованием не только эрозий, но и язв. Репаративные процессы происходят крайне вяло, характерно длительное незаживление язв и эрозий. Значительно возрастает число рецидивов.
Осложнения простого герпеса
Осложнения обычно обусловлены присоединением вторичной микрофлоры.
Диагностика простого герпеса
Диагноз при поражении кожи и слизистых оболочек устанавливают на основании клинических данных (характерная герпетическая сыпь). При поражении ЦНС, висцеральных и генерализованных формах необходима лабораторная диагностика. Диагноз герпетической инфекции подтверждают выделением вируса или серологически. Материалом для выделения вируса простого герпеса от больного служит содержимое герпетических пузырьков, слюна, кровь, СМЖ. У умерших для исследования берут кусочки мозга, внутренних органов. Для серологической диагностики используют РПГА, ИФА и другие методы, выявляющие специфические антитела (иммуноглобулины класса M, уровень которых нарастает уже к 3–5-му дню болезни).
Поражение ЦНС диагностируют с помощью ПЦР. Для исследования используют СМЖ. Кроме того, определяют уровень антител в СМЖ и сыворотке крови (не ранее 10-го дня болезни). На высоком уровне антитела сохраняются в течение 1,5–2 мес и более. Для обнаружения специфического антигена в СМЖ применяют РИФ. Важное значение имеет обнаружение при МРТ характерных очагов в височных долях головного мозга.
Дифференциальная диагностика герпетической инфекции
Дифференциальную диагностику проводят, в зависимости от локализации процесса и формы болезни, с вирусными стоматитами, герпангиной, опоясывающим герпесом, ветряной оспой, пиодермией, менингоэнцефалитами и менингитами другой этиологии, кератоконъюнктивитом аденовирусной этиологии, поражением глаз при туляремии, доброкачественном лимфоретикулёзе.
Показания к консультации других специалистов
Консультация невролога показана при поражении ЦНС, стоматолога — при стоматите, гинеколога — при генитальном герпесе, офтальмолога — при офтальмогерпесе.
Пример формулировки диагноза
B00.4. Герпетический вирусный энцефалит, тяжёлое течение, кома степени II (методом ПЦР в СМЖ обнаружен ВПГ-1).
Показания к госпитализации
Госпитализация показана при генерализованных формах болезни, поражении ЦНС, офтальмогерпесе.
Лечение герпетической инфекции
Лечение назначают с учётом клинической формы болезни.
Этиотропное лечение простого герпеса
Этиотропное лечение герпетической инфекции предусматривает назначение противовирусных препаратов (табл. 18-25). Наиболее действенный из них — ацикловир (зовиракс, виралекс).
Таблица 18-25. Противовирусные препараты, используемые для лечения герпетической инфекции
| Противовирусный препарат | Локализация герпетической инфекции | Доза и продолжительность курса | Путь введения |
| Ацикловир | Поражение кожи и слизистых оболочек | 250 мг 3 раза в сутки 7–10 дней | Внутривенно |
| Поражение кожи и слизистых | 200 мг 5 раз в сутки 10 дней | Внутрь | |
| Поражение кожи, слизистых оболочек, генитальная инфекция | 5% мазь 4–6 аппликаций в день до заживления | Местно | |
| Профилактика рецидива герпетической инфекции кожи, слизистых оболочек, генитальной инфекции | 5 мг/кг 2–3 раза в сутки в период ожидаемого рецидива | Внутривенно | |
| Рецидив генитального герпеса | 200 мг 4–5 раз в сутки 2–3 мес | Внутрь | |
| Профилактика рецидива генитального герпеса | 400 мг 2 раза в сутки в течение длительного времени (до 6 мес) | Внутрь | |
| Менингоэнцефалит | 30 мг/кг 3 раза в сутки 10 дней | Внутривенно | |
| Реаферон (интерферон альфа-2) | Поражение кожи, генитальный герпес | 250–500 тыс. ЕД 2 раза в сутки 10 дней | Внутривенно в изотоническом растворе |
| Интерферон гамма | Поражение кожи, генитальный герпес | 250 тыс. ЕД 2 раза в сутки 10 дней | Внутривенно в изотоническом растворе |
| Виферон (интерферон альфа-2) | Поражение кожи, генитальный герпес | 1 млн МЕ | Ректальные свечи |
| Алпизарин | Поражение кожи и слизистых оболочек | 0,1 г 3–4 раза в сутки 10 дней | Внутрь |
| Поражение кожи и слизистых оболочек | 5% мазь 4–6 аппликаций в сутки | Местно | |
| Госсипол | Поражение кожи и слизистых оболочек | 2% мазь для слизистых оболочек, 4–6 аппликаций в сутки | Местно |
| Поражение кожи и слизистых оболочек | 3% линимент наносят на поражённые участки кожи | Местно | |
| Хелепин | Поражение кожи и слизистых оболочек | 0,2 г 3 раза в сутки 5–7 дней | Внутрь |
| Поражение кожи и слизистых оболочек | 5% мазь 4–6 аппликаций в сутки до заживления | Местно | |
| Поражение кожи и слизистых оболочек | 1% мазь для слизистых оболочек | Местно |
Патогенетическая терапия простого герпеса
• Противовоспалительные препараты (НПВС — индометацин и др., системные энзимы — вобэнзим).
• Десенсибилизирующие препараты — антигистаминные и антисеротониновые средства.
• Иммуномодуляторы — индукторы интерферона (циклоферон, неовир, ридостин, полудан, пирогенал, продигиозан и др.), антиоксиданты, пробиотики.
• Препараты, стимулирующие регенеративные и репаративные процессы (солкосерил, масло семян шиповника, масло облепихи).
При лечении менингоэнцефалита используют дезинтоксикационные и противовоспалительные препараты, дексаметазон по 0,5 мг/кг. Проводят дегидратацию, дезинтоксикационную и противосудорожную терапию.
Профилактику рецидивов герпетической инфекции проводят с учётом локализации процесса (лабиальный, генитальный герпес), частоты рецидивов, иммунного и интерферонового статуса организма, которые исследуют в межрецидивный период. При наличии нарушений в иммунной системе назначают имунофан по
1 мл внутримышечно через день, десять инъекций на курс. При дефиците в системе интерферона имунофан чередуют с препаратами интерферона (лейкинферон).
Показаны природные адаптогены (элеутерококк, эхинацея). На фоне неспецифической профилактики вводят вакцину витагерпавак: 0,2 мл внутрикожно 1 раз в неделю, пять инъекций.
Примерные сроки нетрудоспособности
Сроки нетрудоспособности зависят от формы и тяжести течения болезни.
В большинстве случаев герпетических поражений кожи и слизистых оболочек трудоспособность не нарушается или нарушается кратковременно (до 5 сут). При поражении ЦНС, глаз, генерализованных формах болезни сроки нетрудоспособности определяют индивидуально.
Диспансеризация
Диспансеризация не регламентирована. В диспансерном наблюдении нуждаются пациенты, перенёсшие герпетическое поражения ЦНС, и лица с часто рецидивирующим герпесом для проведения противорецидивного лечения.
Профилактика герпетической инфекции
Профилактика направлена на предупреждение рецидивов герпеса путём комплексного применения противовирусных препаратов, противогерпетической вакцины и иммуномодуляторов (см. раздел «Лечение»).
www.medsecret.net
симптомы, длительность болевого синдрома, лечение
Постгерпетическая невралгия тройничного и других нервов – распространенное осложнение герпетической инфекции, вызванной вирусом герпеса 3 типа. У больного появляется зудящая сыпь на коже по ходу иннервации, которая приносит дискомфорт и снижает качество жизни. Для лечения используют лекарственные средства из группы антиконвульсантов и антидепрессантов. Прогноз при невралгии благоприятный.
Общая информация

Герпетическая инфекция, вызванная вирусом герпеса 3 типа (вирус Зостер), возникает у взрослых и детей. При первичном попадании в организм, возбудитель вызывает ветряную оспу. Несмотря на лечение, вирусные частицы сохраняются в структурах нервной системы на всю жизнь. При этом, какие-либо симптомы заболевания отсутствуют.
Перенесенная инфекция вирусом герпеса 3 типа может повторно обостриться. В этом случае на коже возникает зудящая сыпь, которая сопровождается болевыми ощущениями по ходу пораженного нерва. Опоясывающий лишай на фоне противогерпетических препаратов проходит в течение 7-10 дней, но боль остается. Это состояние и является постгерпетической невралгией.
Причины возникновения
Высокий риск развития постгерпетической невралгии наблюдается у пожилых людей в возрасте старше 60 лет. Основное условие для возникновения патологии – перенесенная ранее герпетическая инфекция 3 типа. Вероятность появления осложнений со стороны нервной системы у людей среднего возраста достигает 10%. При достижении 70 лет – 75%.
Изменения в нервных структурах развиваются на фоне провоцирующих факторов. Это:
- иммунодефицитные состояния, в том числе ВИЧ-инфекцию и инфекционные болезни, вызванные другими возбудителями;
- обширные очаги поражения кожи герпетической инфекцией;
- позднее начало приема противовирусных лекарств.
Патогенез поражения изучен плохо. В медицине считают, что длительное нахождение вируса герпеса 3 типа в организме приводит к неправильному ответу иммунной системы на возбудителя. Образующиеся вируснейтрализующие антитела начинают взаимодействовать с белками нервных волокон, вызывая невралгию.
Клинические проявления
Постгерпетическая невралгия любой локализации развивается после острой герпетической инфекции. Последняя проходит две последовательные стадии – продромальных явлений и везикулярных высыпаний. Болевые ощущения возникают в продрому и локализуются в области межреберных, тройничного или других нервов. К стадии специфических высыпаний боль усиливается. Это период острой герпетической невралгии.
Постгерпетическая невралгия характеризуется болевым синдромом. Он может возникнуть в любое время, вне зависимости от давности последнего обострения герпетической инфекции. Боль носит различный характер:
- постоянные давящие и тупые болевые ощущения, в некоторых случаях они сопровождаются жжением;
- периодические стреляющие боли;
- болевой синдром, возникающий при прикосновении к коже и ношении одежды (боль сопровождается сильным чувством жжения).
Болевые ощущения сопровождаются и другими проявлениями: зудом, онемением кожи, слабостью в мышцах и быстрой утомляемостью при физической нагрузке, ощущением «мурашек» и покалывания.
Хроническая боль приводит к психическим нарушениям:
Психические расстройства и хронический болевой синдром приводят к снижению социальной и профессиональной адаптации. Больной избегает работы и отказывается от своих хобби.
Поражение тройничного нерва
Герпетическое поражение тройничного нерва – распространенная форма постгерпетической невралгии. Тройничный нерв иннервирует кожу лица, разделяясь на три ветви. При его поражении наиболее часто болевые ощущения локализованы в области нижней челюсти и щеки, и носят односторонний характер. Боль появляется остро, иногда на фоне небольшого жжения и покраснения кожного покрова. Продолжительность – несколько дней.
 Тройничный нерв и его зоны иннервации
Тройничный нерв и его зоны иннервацииОдновременно с болевым синдромом могут возникнуть герпетические высыпания. Первоначально они имеют вид небольших пятен красноватого цвета, расположенные на коже нижней челюсти и нижней части лица, с одной стороны. Постепенно, они превращаются в папулы, в центре которых образуется полость с прозрачной жидкостью. Это стадия везикул. При разрушении их оболочек образуется эрозия, покрытая корочкой.
Поражение седалищного нерва
Седалищный нерв иннервирует область поясницы и нижние конечности. Симптомы его поражения чаще выявляются в пожилом возрасте. Основное проявление постгерпетической невралгии седалищного нерва – боль в спине на уровне крестца, переходящая на наружно-заднюю поверхность бедра, голени и стопы.
Боль может быть режущей, тянущей или стреляющей. При этом у больного возникает корешковая симптоматика, проявляющаяся усилением болевых ощущений при резком изменении положения тела, смехе, кашле и др. Это связано с дополнительным раздражением корешка нерва при его натяжении.
 Седалищный нерв
Седалищный нервПациент принимает специфическую позу – он лежит на спине, подгибая ногу со стороны поражения в колене и поворачивает ее кнаружи. В подобном положении натяжение седалищного нерва и корешков спинномозговых нервов уменьшается, приводя к снижению выраженности боли. При попытке сесть или встать в кровати, больной опирается на руки, затем на здоровую ногу и только после этого опускает пораженную конечность.
При внешнем осмотре в положении стоя выявляется «противоболевой сколиоз» – это поза, которая уменьшает интенсивность неприятных ощущений. Позвоночник искривлен в больную сторону. Это позволяет уменьшить натяжение седалищного нерва. При хроническом сохранении симптоматики наблюдается рефлекторное напряжение мышц поясницы.
В области иннервации седалищного нерва выявляются покалывания и трофические нарушения в виде побледнения или покраснения кожи, а также повышенной потливости. Кожная чувствительность также нарушена.
Поражение межреберного нерва
Невралгия межреберного нерва приводит к одностороннему появлению общей симптоматики невралгии. После обострения герпетической инфекции в области иннервации возникают вышеописанные симптомы, как правило, их интенсивность не меняется в течение дня. При физических нагрузках, кашле, чихании и глубоком дыхании боль становится сильнее. Трофические нарушения мышц и паралич мускулатуры живота и спины не характерны из-за двусторонней иннервации.
 Межреберный нерв
Межреберный нервПомимо местных симптомов, обострение вирусной инфекции сопровождается общей симптоматикой: повышением температуры тела, головной болью, общей слабостью и др. Одновременно с болью или перед ней на коже в области ребер возникают герпетические высыпания по ходу пораженного нерва.
Сколько длится постгерпетическая невралгия?
Болевые ощущения сохраняются 3-4 недели. У 10-20% больных боль наблюдается 2-3 месяца, несмотря на проводимую терапию.
Диагностические мероприятия
Диагностикой заболевания занимается врач-невролог. Обследование проводится по следующему алгоритму:
- Сбор жалоб и анамнеза заболевания. Важно выяснить дату появления опоясывающего лишая, текущие инфекционные заболевания и другие факторы риска.
- При внешнем осмотре проводится оценка состояния кожи в области локализации болевого синдрома. Боль может возникнуть за несколько дней до высыпаний.
- Оценка позы пациента. Для поражения седалищного нерва характерен сколиоз или сгибание пораженной ноги с ее отклонением кнаружи. При неврологическом исследовании, специалист выявляет снижение силы мышц, уменьшение рефлексов, а также расстройство чувствительности.
- Проведение клинического и биохимического анализа крови. Выявляются воспалительные изменения: повышение количества лимфоцитов, ускорение скорости оседания эритроцитов, а также увеличение содержания С-реактивного белка и фибриногена.
- При необходимости проводят инструментальное обследование с УЗИ, компьютерной или магнитно-резонансной томографией. Методы позволяют оценить структуру нервных образований и выявить воспалительные изменения.
- Молекулярные методы диагностики, например, иммуноферментный анализ, имеют ограниченную ценность для врача. Их используют в случае дифференциальной диагностики с другими инфекционными поражениями нервной системы.
Интерпретирует полученные результаты только врач-невролог. Самостоятельные попытки постановки диагноза могут стать причиной начала неадекватного лечения в домашних условиях. Заболевание при этом переходит в хроническую форму и становится причиной прогрессирующих психических расстройств.
Подходы к терапии
Лечение основывается на применении лекарственных средств. Специалисты рекомендуют больным с герпетической инфекцией не дожидаться развития болевого синдрома, а начинать принимать Ацикловир и другие противовирусные средства сразу после выявления специфической сыпи.
Для устранения симптоматики используют антидепрессанты и антиконвульсанты. Среди последних назначают Габапентин и Прегабалин. Препараты уменьшают выраженность болевых ощущений и предупреждают их прогрессирование. Габапентин используют по 300 мг один раз в сутки. На второй день дозировку увеличивают до 600 мг, разделяя ее на два приема. В третий день суммарная доза Габапентина доводится до 900 мг. В последующие дни дозу постепенно увеличивают до 3600 мг в день. После исчезновения симптомов Габапентин принимают в поддерживающей дозировке – 600-1200 мг в сутки. Прегабалин используют в дозировке 150-300 мг каждый день. Это позволяет уменьшить объем используемых лекарственных средств.
 Препараты применяемые в терапии постгерпетической невралгии
Препараты применяемые в терапии постгерпетической невралгииВторая группа медикаментов – циклические антидепрессанты: Амитриптилин, Доксепин или Нортриптилин. Их используют при сочетании невралгии с депрессией, тревожным расстройством или нервной возбудимостью. Антидепрессанты назначаются в терапевтических дозировках.
В качестве дополнительных препаратов назначают пластыри с Лидокаином или Капсаицин. Пластыри (Версатик и др.) используются местно. После нанесения их оставляют на целый день. Лидокаин оказывает местное обезболивающее действие и устраняет зуд. Местные анестетики не используются у больных с аллергией и индивидуальной непереносимостью. Капсаицин оказывает локальное раздражающее действие, препятствуя распространению болевых импульсов.
При выраженном болевом синдроме могут использоваться опиоидные анальгетики: Метадон, Трамадол и др. Они назначаются только лечащим врачом и могут использоваться непродолжительное время. Нестероидные обезболивающие в виде таблеток или мазей не эффективны.
Лечение народными и гомеопатическими средствами недопустимо. Указанные методы не имеют доказанной эффективности и безопасности. Их использование в качестве единственного метода терапии может стать причиной прогрессирования патологии.
Негативные последствия
Осложнения постгерпетической невралгии развиваются в отсутствии лечения или его позднем начале. Основные негативные последствия следующие:
- бессонница, связанная с постоянным зудом и жжением в области поражения;
- уменьшение аппетита, приводящее к снижению массы тела;
- хроническая боль провоцирует депрессию, которая прогрессирует, приводя к социальной и профессиональной дезадаптации;
- уменьшается способность концентрировать внимание и заниматься одним типом деятельности;
- быстрая умственная и физическая утомляемость.
Выраженность симптомов без терапии усиливается. В результате этого, больные могут обращаться за медицинской помощью с преобладающими психическими нарушениями.
Возможности профилактики
Для того, чтобы уменьшить вероятность прогрессирования патологии и развития негативных последствий, неврологи рекомендуют придерживаться следующих советов:
- Если человек не болел ветряной оспой, то эффективна специфическая профилактика с помощью вакцинации. Она может быть проведена в любом возрасте вне острых инфекционных заболеваний.
- При наличии герпетической инфекции своевременно обратиться к врачу и соблюдать назначенное лечение. Самостоятельный прием медикаментов, гомеопатии и народных средств недопустим.
- Используя любые лекарственные средства, следует соблюдать назначения врача и инструкцию по применению. Отказываться от курса терапии противогерпетическими медикаментами при исчезновении симптомов не следует.
- Снизить уровень стрессовых ситуаций.
- Два раза в год пить комплексные витамины после консультации с врачом.
- Избегать переохлаждения или перегрева организма.
- Регулярно заниматься спортом, сохраняя адекватный уровень физической нагрузки.
- Отказаться от вредных привычек: табакокурения и употребления спиртных напитков.
Читайте также: Невралгия тройничного нерва
ponervam.ru
Герпес-зостерная инфекция центральной нервной системы
 Опоясывающий герпес (Herpes zoster) – вирусная инфекция человека, поражающая кожные покровы и нервную систему, имеющая общую этиологию и тесную патогенетическую связь с ветряной оспой. Согласно современным представлениям, опоясывающий герпес относят к инфекционным заболеваниям в силу вирусной природы, контагиозности больных, развития типичной клинической триады – общих инфекционных симптомов, характерной экзантемы и разнообразных неврологических нарушений с поражениями центральной и периферической нервной системы.
Опоясывающий герпес (Herpes zoster) – вирусная инфекция человека, поражающая кожные покровы и нервную систему, имеющая общую этиологию и тесную патогенетическую связь с ветряной оспой. Согласно современным представлениям, опоясывающий герпес относят к инфекционным заболеваниям в силу вирусной природы, контагиозности больных, развития типичной клинической триады – общих инфекционных симптомов, характерной экзантемы и разнообразных неврологических нарушений с поражениями центральной и периферической нервной системы.Возбудитель заболевания – Varicella zoster virus (VZV), семейства Herpesviridae, вызывающий опоясывающий лишай и ветряную оспу. Опоясывающий герпес развивается как вторичная эндогенная инфекция у лиц, перенесших ветряную оспу в клинически выраженной или латентной форме. Ее основная причина – реактивация возбудителя после его длительной (от нескольких месяцев до десятков лет) латентной персистенции в организме, вероятнее всего в спинальных ганглиях и ганглиях черепных нервов. Как правило, развитие Herpes zoster связано с факторами, приводящими к иммунодефициту: возрастом старше 60 лет, ВИЧ-инфекцией, злокачественными новообразованиями, химиотерапией, обострением хронических заболеваний, интоксикацией, приемом иммунодепрессантов, латентной инфекцией и др.
Активация вируса сопровождается развитием ганглионеврита с поражением межпозвоночных ганглиев или ганглиев черепных нервов, а также задних корешков. Проникая в нервную систему, вирус локализуется не только в пределах периферического чувствительного нейрона (спинальные ганглии и др.), но распространяется и на другие отделы ЦНС. В тяжелых случаях в процесс могут вовлекаться передние и задние рога, белое вещество спинного мозга, головной мозг. Вирус также может поражать вегетативные ганглии, вызывая нарушения функции внутренних органов.
 читайте также пост: Опоясывающий лишай (информация для невролога) [читать] и пост: Постгерпетическая невралгия («пояс из адских роз») [читать] (на laesus-de-liro.livejournal.com)
читайте также пост: Опоясывающий лишай (информация для невролога) [читать] и пост: Постгерпетическая невралгия («пояс из адских роз») [читать] (на laesus-de-liro.livejournal.com)Диапазон клинических проявлений поражений центральной нервной системы (ЦНС), вызванных VZV, достаточно широк: менингит, энцефалит (в т.ч. менингоэнцефалит), церебеллит, миелопатия, васкулопатия (с возможным развитием ишемического или геморрагического инсульта). Представляет интерес васкулопатия, обусловленная VZV, – некротический гранулематозный артериит сосудов головного мозга. Клинически васкулопатия манифестирует появлением через несколько недель после перенесенного zoster ophthalmicus гемиплегии или гемипареза с противоположной стороны. Кроме того, возможны лихорадка, психические нарушения, судорожные приступы. В спинномозговой жидкости выявляют умеренный лимфоцитарный плеоцитоз (до 100 клеток в 1 мл), повышение уровня белка; возможно обнаружение ДНК VZV методом ПЦР либо специфических антител к VZV. При МРТ выявляют изменения дисциркуляторного, ишемического и/или геморрагического характера в коре головного мозга, подкорковых областях серого и белого вещества, размеры которых зависят от калибра пораженных сосудов. Электронно-микроскопическое исследование интимы сосудов позволяет выявить некротический артериит, лимфоцитарную инфильтрацию интимы, антиген VZV.

Подробнее о герпес-зостерной инфекции ЦНС в следующих источниках:
статья «Поражения нервной системы, вызванные варицелла зостер вирусом: современное состояние проблемы» Соловей Н.В., Разницына О.Т., Щерба В.В., Данилов Д.Е., Карпов И.А., Утепбергенова Г.А.; Белорусский государственный медицинский университет, Минск, Беларусь; Городская клиническая инфекционная больница, Минск, Беларусь; Международный казахско-турецкий университет имени Х.А. Ясави, Шымкент, Казахстан (журнал «Неврология и нейрохирургия» [Восточная Европа] №1, 2016) [читать];
статья «Случай сложной диагностики герпес-зостерной инфекции центральной нервной системы» Е.Е. Рыжова, Р.В. Резанцева, О.И. Молошкина, Т.И. Мансур, Е.И. Русанова, Г.Н. Кобыляну, Н.В. Стуров; Лечебно-реабилитационный клинический центр Министерства обороны РФ, Москва; Российский университет дружбы народов, Москва (журнал «Трудный пациент» №3, 2018) [читать]
 читайте также пост: Герпетический энцефалит (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: Герпетический энцефалит (на laesus-de-liro.livejournal.com) [читать]laesus-de-liro.livejournal.com
Комплексное лечение герпетических поражений периферической нервной системы | Игонина И.А., Колоколов О.В., Бакулев А.Л., Кравченя С.С., Колоколова А.М., Ситкали И.В.
Опоясывающий лишай (herpes zoster) – заболевание, вызываемое вирусом герпеса 3-го типа, в основе которого лежит реактивация латентной ганглий-ассоциированной вирусной инфекции с поражением кожного покрова и нервной системы. В типичных случаях опоясывающий герпес проявляется лихорадкой, болью и пузырьковыми высыпаниями на коже, расположенными по ходу нервов [10, 14, 16].
Заболеваемость опоясывающим лишаем варьирует от 0,4 до 1,6 случаев на 1000 человек – в возрасте до 20 лет и от 4,5 до 11,8 случаев на 1000 человек – в более старшей возрастной группе. Мужчины и женщины болеют с одинаковой частотой. К важным факторам риска развития herpes zoster относят стресс, переохлаждение и физическую травму. Осложнения заболевания более вероятны в пожилом возрасте, при наличии сопутствующей аутоимунной, онкологической и гематологической патологии, сахарного диабета, приеме иммуносупрессивных препаратов (кортикостероидов, цитостатиков). ВИЧ-инфекция неблагоприятным образом влияет как на риск развития, так и на степень тяжести дерматоза. Так, заболеваемость опоясывающим лишаем в возрасте от 20 до 50 лет у ВИЧ-инфицированных почти в 8 раз превышает таковую у иммунокомпетентных лиц. Рецидивы болезни встречаются менее чем у 5% переболевших [14, 45].Отличительной особенностью возбудителя ветряной оспы и опоясывающего герпеса – Varicella zoster virus (VZV) подсемейства Alphaherpesvirinae семейства Herpesviridae – является способность длительно персистировать в сенсорных ганглиях нервной системы и реактивироваться под воздействием каких-либо неблагоприятных эндогенных и (или) экзогенных факторов. По сути, речь идет о двух клинических формах заболевания, вызванных одним и тем же этиотропным агентом. Дерматоз манифестирует с первичной инфекции – ветряной оспы, затем переходит в латентную фазу с локализацией в ганглиях задних корешков спинного мозга и ганглиях черепных нервов, рецидивируя впоследствии опоясывающим лишаем [10, 12, 14].
Путь передачи Varicella zoster virus – воздушно-капельный. После репликации вирусов на слизистых оболочках дыхательных путей происходит их миграция в лимфатические узлы и CD4+-лимфоциты, а также в эпителиальные клетки. Инфицирование окончаний чувствительных нервов опосредуется внеклеточным вирусом, присутствующим в огромном количестве в везикулах на коже. Дальнейшее распространение VZV в макроорганизме может происходить гематогенным, лимфогенным и нейрогенным (по аксонам чувствительных нервов) путями. Вирус инфицирует сенсорные ганглии нервной системы, что обеспечивает его пожизненную персистенцию в организме человека. Продукты активации ряда генов вируса приводят к блокаде интерферона, снижению экспрессии ряда рецепторов на иммунокомпетентных клетках, вследствие чего VZV приобретает способность «ускользать» от защитных механизмов иммунной системы человека.
Снижение напряженности клеточных реакций приводит к реактивации вируса, что сопровождается поражением не только кожи, но и нервных окончаний. Гистологически при реактивации вируса в ганглиях выявляют кровоизлияния, отек и лимфоцитарную инфильтрацию на всем протяжении чувствительного нерва. Характер этих изменений определяет наличие и степень выраженности болевого синдрома.
Большинство дерматовенерологов предлагают выделять следующие клинические формы опоясывающего лишая: везикулярная, без сыпи (zoster sine herpete), генерализованная, диссеминированная, слизистых оболочек, офтальмогерпес, синдром Ханта, а также атипичные (буллезная, геморрагическая, язвенно-некротическая, гангренозная, абортивная) [14].
По локализации выделяют поражения тригеминального (гассерова) и коленчатого узлов, шейных, грудных и пояснично-крестцовых ганглиев. По мнению большинства специалистов, чаще всего поражаются участки кожи, иннервируемые спинальными и тройничными нервами, причем наиболее часто в патологический процесс вовлекаются торакальные дерматомы. По данным ряда других авторов, герпетическое поражение гассерова узла встречается чаще, нежели спинальные ганглиониты [17].
Обычно заболевание манифестирует болевым синдромом. Около 70–80% пациентов с опоясывающим лишаем в продромальном периоде предъявляют жалобы на боль в пораженном дерматоме, в зоне которого впоследствии появляются кожные высыпания.
В продромальном периоде боль может носить постоянный или приступообразный характер. Чаще всего боль описывается как жгучая, стреляющая, колющая или пульсирующая. Некоторые больные чувствуют боль только при прикосновении. У других пациентов ведущим клиническим симптомом является выраженный кожный зуд. Продромальный период обычно длится 2–3 дня, но иногда достигает недели.
Нередки парестезии в пораженных участках. Интенсивность болевого синдрома определяется степенью вовлеченности периферических нервов в патологический процесс. Через 2–7 дней на коже начинают появляться типичные для опоясывающего лишая высыпания. В случае классического течения herpes zoster – это эфемерная эритема, отек, затем множественные папулы, быстро, в течение 2–3 дней трансформирующиеся в везикулы. Эффлоресценции склонны к группировке и слиянию между собой. Вследствие присоединения вторичной пиококковой инфекции отмечается пустулизация в очагах.
Выраженные общеинфекционные проявления (лихорадка, цефалгия, миалгия, утомляемость, общее недомогание), а также увеличение региональных лимфатических узлов наблюдаются менее чем у 20% пациентов.
По данным ряда авторов, при исследовании цереброспинальной жидкости при опоясывающем лишае определяется лимфоцитарный плеоцитоз [36].
Через 3–5 дней на месте везикул появляются эрозии и образуются корочки, исчезающие к 3–4 нед. На месте разрешившихся высыпаний обычно длительно сохраняется гипо- или гиперпигментация. Если период появления новых везикул длится более 1 нед., это указывает на высокую вероятность наличия у пациента иммунодефицитного состояния. На слизистых оболочках вместо корочек образуются неглубокие эрозии. Высыпания на слизистых могут вообще оставаться незамеченными.
Важно, что при опоясывающем герпесе распространение патологического процесса соответствует определенному дерматому на одной стороне тела (левой или правой) и не пересекает анатомической средней линии туловища, за исключением зон смешанной иннервации. У иммунокомпетентных пациентов обычно поражается один дерматом, однако из-за индивидуальной вариативности иннервации в процесс могут быть вовлечены и соседние дерматомы.
Высыпания обычно сопровождаются такими же болевыми ощущениями, как и в продромальном периоде. Однако в некоторых случаях болевой синдром может появиться только в остром периоде заболевания.
При абортивной форме herpes zoster высыпания на коже ограничиваются эритемой и папулами, без трансформации в полостные элементы. При геморрагической форме опоясывающего лишая содержимое везикул в большинстве своем геморрагическое, патологический процесс захватывает не только эпидермис, но и дерму, после разрешения высыпаний возможно образование рубцов. Из наиболее тяжелых разновидностей herpes zoster выделяют некротическую и диссеминированную форму опоясывающего лишая [14].
Боль в течение всего периода высыпаний, как правило, носит интенсивный жгучий характер, зона ее распространения соответствует корешкам пораженного ганглия. Обычно боль усиливается ночью и при воздействии различных раздражителей (тактильных, температурных и др.).
При объективном осмотре могут быть выявлены расстройства чувствительности в виде гиперестезии, гипостезии или анестезии, включая anesthesia dolorosa, и других. Расстройства чувствительности обычно ограничены областью высыпаний, однако весьма изменчивы по форме и интенсивности.
Степень выраженности болевого синдрома не всегда коррелирует с тяжестью кожных проявлений. У ряда больных, несмотря на тяжелую гангренозную форму поражения кожи, боль остается незначительной и кратковременной. В то же время у других пациентов наблюдается длительный интенсивный болевой синдром при минимальных кожных проявлениях.
При ганглионите гассерова узла наблюдаются мучительные боли, нарушения чувствительности и высыпания в зоне иннервации одной (I, II или III), двух или (редко) всех ветвей тройничного нерва. При офтальмогерпесе возможны кератит, эписклерит, иридоциклит, в редких случаях – поражение сетчатой оболочки глаза, оптический неврит с исходом в атрофию зрительного нерва, а также глаукома. Возможно поражение III, IV, VI черепных нервов, что проявляется глазодвигательными расстройствами и птозом.
Инфекция, вызываемая VZV и вирусом простого герпеса – Herpes simplex virus (HSV) – является наиболее частой причиной паралича Белла, кожные проявления при этом могут отсутствовать, а этиологическая роль VZV или HSV может быть определена с помощью лабораторных методов исследования. Нередко герпетическое поражение VII черепного нерва проявляется не только периферическим прозопарезом, но также, при поражении коленчатого узла, – гиперакузией и гипогевзией (синдром Ханта) [31]. Поражение VIII черепного нерва обычно дебютирует шумом в ушах. Гипоакузия может возникать не только при поражении слухового нерва, но также при вовлечении аппарата среднего уха. Вестибуляторные расстройства обычно развиваются медленно и варьируют от легкого головокружения до грубой вестибулярной атаксии.
При локализации высыпаний в области иннервации IX черепного нерва наблюдаются боль и нарушение чувствительности в области мягкого неба, небной дужки, языка, задней стенки глотки.
Вследствие развития герпетических радикулитов и невритов иногда наблюдаются двигательные расстройства, соответствующие обычно зоне сенсорных нарушений.
Поражение шейных узлов сопровождается высыпаниями на коже шеи и волосистой части головы. При ганглионитах нижнешейной и верхнегрудной локализации может наблюдаться синдром Стейнброккера (боль в руке сопровождается отечностью кисти, трофическими расстройствами в виде цианоза и истончения кожного покрова, гипергидроза, ломкости ногтей) [10]. Ганглиониты грудной локализации нередко симулируют клиническую картину стенокардии, инфаркта миокарда, что приводит к ошибкам в диагностике. При герпетическом поражении ганглиев пояснично-крестцовой области возникает боль, симулирующая панкреатит, холецистит, почечную колику, аппендицит. В связи с развитием ганглиорадикулитов вызываются симптомы Нери, Лассега, Мацкевича, Вассермана.
Нейрогенный мочевой пузырь с нарушениями мочеиспускания по периферическому типу может ассоциироваться с опоясывающим герпесом сакральных дерматомов S2–S4. Острый и хронический герпетический энцефалит и миелит являются серьезными осложнениями, приводящими нередко к летальному исходу или инвалидизации [10, 33, 36].
Болевой синдром является наиболее мучительным проявлением опоясывающего лишая при поражении периферической нервной системы. У одних пациентов сыпь и боль имеют относительно короткую длительность, у 10–20% больных возникает постгерпетическая невралгия, которая может длиться месяцы и даже годы. Значительно снижая качество жизни, она может приводить к длительной временной потере трудоспособности и сопровождается существенными финансовыми затратами. Вот почему эффективное лечение болевого синдрома, ассоциированного с опоясывающим герпесом, является важной клинической задачей.
Согласно современным представлениям, болевой синдром при опоясывающем герпесе имеет три фазы: острую, подострую и хроническую [32].
Острая герпетическая невралгия возникает, как правило, в продромальном периоде и длится до 30 дней. У большинства пациентов появлению боли и сыпи предшествует чувство жжения или зуда в определенном дерматоме. Боль может быть колющей, пульсирующей, стреляющей, носить приступообразный или постоянный характер. У ряда больных болевой синдром сопровождается общими системными воспалительными проявлениями: лихорадкой, недомоганием, миалгиями, головной болью. Определить причину боли на этой стадии крайне сложно. В зависимости от ее локализации дифференциальный диагноз следует проводить со стенокардией, инфарктом миокарда, острым приступом холецистита, панкреатита, аппендицита, плевритом, кишечной коликой, вертеброгенной радикулопатией и другими состояниями. Причина болевого синдрома обычно становится очевидной после появления характерных высыпаний. Непосредственной причиной продромальной боли является субклиническая реактивация и репликация VZV в нервной ткани. Наличие сильной боли в продромальном периоде увеличивает риск более выраженной острой герпетической невралгии в периоде высыпаний и вероятность развития впоследствии постгерпетической невралгии.
У большинства (60–90%) иммунокомпетентных пациентов появление кожных высыпаний сопровождает острая сильная боль. Выраженность острого болевого синдрома увеличивается с возрастом. Характерной особенностью острой герпетической невралгии является аллодиния – боль, вызванная воздействием неболевого стимула, например прикосновением одежды. Полагают, что аллодиния в острой фазе является предиктором возникновения постгерпетической невралгии.
Подострая фаза герпетической невралгии начинается по окончании острой фазы (после 30 дней от начала продромального периода). На фоне адекватного лечения она может быть купирована или продолжается более 120 дней, переходя в постгерпетическую невралгию. К факторам, предрасполагающим к сохранению боли, относят: пожилой возраст, женский пол, наличие длительного продромального периода, массивные кожные высыпания, локализацию высыпаний в области иннервации тройничного нерва (особенно области глаза) или плечевого сплетения, сильную острую боль, наличие иммунодефицита.
При постгерпетической невралгии пациенты описывают три типа боли:
1) постоянная, глубокая, тупая, давящая или жгучая боль;
2) спонтанная, периодическая, колющая, стреляющая боль, похожая на удар током;
3) боль при одевании или легком прикосновении (у 90% больных).
Согласно определению Международного форума по лечению герпеса, постгерпетическую невралгию определяют как боль, которая длится более 4 мес. (120 дней) после начала продромального периода опоясывающего лишая [33–35].
Болевой синдром, как правило, сопровождается нарушениями сна, потерей аппетита и снижением веса, хронической усталостью, депрессией, что приводит к социальной дезадаптации пациентов.
Если в острой фазе болевой синдром носит смешанный (воспалительный и нейропатический) характер, то в хронической фазе – это типичная нейропатическая боль. Каждая из перечисленных фаз имеет свои особенности лечения, основанные на патогенетических механизмах болевого синдрома и подтвержденные контролируемыми клиническими исследованиями.
Лечение опоясывающего лишая в настоящее время является актуальной междисциплинарной проблемой, в решении которой принимают участие не только дерматовенерологи и неврологи, но и инфекционисты, офтальмологи, оториноларингологи, а также доктора других специальностей.
Препаратами выбора этиотропной терапии при опоясывающем герпесе в настоящий момент остаются синтетические ациклические нуклеозиды (ацикловир и его аналоги – фамцикловир и валцикловир). Наиболее хорошо изученным в настоящее время является ацикловир. Механизм действия ацикловира основан на взаимодействии cинтeтичecкиx нуклеозидов с репликационными ферментами герпесвирусов. Тимидинкиназа герпесвирусов гораздо быстрее, чем клеточная, связывается с ацикловиром, вследствие чего препарат накапливается преимущественно в инфицированных клетках. Ацикловиры выстраиваются в цепь строящихся ДНК для «дочерних» вирусных частиц, обрывая патологический процесс и прекращая репродукцию вируса. Валацикловир отличает высокая биодоступность, что позволяет значительно сократить дозу и кратность приема препарата. Фамцикловир, за счет более высокого сродства к нему тимидинкиназы герпесвирусов, нежели к ацикловиру, обладает более выраженной эффективностью в лечении опоясывающего лишая.
Основными схемами противовирусной терапии опоясывающего герпеса у взрослых пациентов считаются: валацикловир по 1000 мг 3 раза/сут. перорально в течение 7 дней или фамцикловир по 500 мг 3 раза/сут. перорально в течение 7 дней, или ацикловир по 800 мг 5 раз/сут. перорально в течение 7–10 дней. Следует помнить, что ациклические нуклеозиды следует назначать как можно раньше – в первые 72 ч от момента появления высыпаний на коже.
Как отмечено выше, патогенетическое лечение в разные фазы заболевания имеет свои особенности. В продромальную и острую фазы целесообразно назначение противовоспалительных препаратов (НПВП), противоотечной, десенсибилизирующей терапии.
Как известно, «золотым стандартом» эффективности НПВП, эталоном при изучении терапевтического потенциала и безопасности новых и «старых» препаратов этой группы является диклофенак натрия. Апробация диклофенака проведена во всех областях клинического использования НПВП, его эффективность доказана в ходе рандомизированных клинических исследований как при ургентных состояниях, так и при хронической боли. При этом в ходе многочисленных исследований показано, что ни один из существующих НПВП не превосходит диклофенак по эффективности, в то время как последний может уступать некоторым из них по безопасности. По мнению ряда авторов, в РФ диклофенак остается наиболее популярным НПВП, что обусловлено, прежде всего, финансовой доступностью дженериков этого препарата. По данным опроса 3 тыс. больных в Москве и других 6 регионах России, регулярно получающих НПВП, этот препарат использовали 72% респондентов [8]. Однако именно дешевые дженерики не подвергались крупным клиническим исследованиям на предмет их эффективности и безопасности [9], чего нельзя сказать об оригинальном препарате диклофенак и его аналогах.
Положительные качества диклофенака прежде всего обусловлены оптимальными физико-химическими и структурными характеристиками препарата, его способностью проникать и накапливаться в очагах воспаления, а также хорошей совместимостью со многими другими лекарственными средствами. Противовоспалительное действие диклофенака обусловлено угнетением активности циклооксигеназы 1 и 2 (ЦОГ-1 и ЦОГ-2). ЦОГ-1 считается структурной, а ЦОГ-2 – индуцированной формой ключевого фермента метаболизма арахидоновой кислоты. ЦОГ-1 обеспечивает синтез простагландинов (ПГ), участвующих в секреции слизи желудка, обладает бронходилатирующим свойством. Простациклин обладает сосудорасширяющим и дезагрегационным свойствами, улучшая микроциркуляцию в почках, легких и печени. ЦОГ-2 обеспечивает синтез ПГ, участвующих в воспалительном процессе, и обнаруживается только в очаге воспаления. Противовоспалительная активность НПВП обусловлена угнетением именно ЦОГ–2. Большинство неселективных НПВП в большей степени ингибирует ЦОГ-1, нежели ЦОГ-2. Диклофенак ингибирует оба изофермента примерно в одинаковой степени, поэтому реже вызывает поражение желудочно-кишечного тракта (ЖКТ). Препарат нарушает метаболизм арахидоновой кислоты и уменьшает количество ПГ как в очаге воспаления, так и в здоровых тканях, подавляет экссудативную и пролиферативную фазы воспаления. Наибольшая эффективность его действия отмечается при болях воспалительного характера, что важно при лечении острой герпетической невралгии [13].
Как и все НПВП, диклофенак обладает антиагрегантной активностью. Однако он не конкурирует с ацетилсалициловой кислотой за связывание с активным центром ЦОГ-1 и не влияет на ее антитромбоцитарный эффект.
Диклофенак снижает проницаемость капилляров, стабилизирует лизосомальные мембраны, снижает выработку АТФ в процессах окислительного фосфорилирования, подавляет синтез медиаторов воспаления (ПГ, гистамин, брадикинины, лимфокинины, факторы комплемента и другие). Препарат блокирует взаимодействие брадикинина с тканевыми рецепторами, восстанавливает нарушенную микроциркуляцию и снижает болевую чувствительность в очаге воспаления. Анальгетическое действие обусловлено снижением концентрации биогенных аминов, обладающих альгогенными свойствами, и увеличением порога болевой чувствительности рецепторного аппарата. При длительном применении может оказывать десенсибилизирующее действие.
Что касается риска серьезных осложнений, то безопасность диклофенака в отношении ЖКТ в целом выше, нежели других неселективных НПВП, а у пациентов с относительно низким риском осложнений – сравнима с селективными НПВП [19].
Однако суммарная частота осложнений со стороны ЖКТ, прежде всего диспепсии на фоне приема диклофенака, достоверно выше, чем при использовании эторикоксиба, целекоксиба, нимесулида и мелоксикама. Применение диклофенака ассоциируется с повышением риска дестабилизации артериальной гипертонии и сердечной недостаточности, а также развития кардиоваскулярных катастроф. Диклофенак способен вызывать серьезные гепатотоксические осложнения, хотя клинически выраженная патология печени возникает редко.
Тем не менее, по мнению многих исследователей, с учетом соотношения эффективности, переносимости и низкой стоимости диклофенак может считаться препаратом выбора для лечения острой и хронической боли у больных, не имеющих серьезных факторов риска развития НПВП-гастропатии, не страдающих заболеваниями сердечно-сосудистой и гепатобилиарной системы. При умеренном риске – у лиц пожилого возраста без серьезной коморбидной патологии или больных с язвенным анамнезом (без серьезных осложнений) – диклофенак может быть использован в комбинации с гастропротекторами, но при отсутствии кардиоваскулярной патологии или ее эффективной медикаментозной коррекции.
При постгерпетической невралгии, представляющей собою хроническую нейропатическую боль, на первый план в лечении пациентов выступают препараты, подавляющие периферическую и центральную сенситизацию и активирующие антиноцицептивную систему. К таким препаратам относятся антидепрессанты (предпочтение отдается селективным ингибиторам обратного захвата серотонина и норадреналина) и антиконвульсанты [1, 3, 22]. Показано назначение нейропротективных препаратов.
В комплексном лечении как острой, так и хронической боли используют витамины группы В [7]. Описан метаболический и нейротрофический эффект витамина В1 (тиамина) – важнейшего компонента физиологической системы проведения нервных импульсов. Установлено, что витамины В6 и В12 (пиридоксин и цианокобаламин) играют важную роль в процессах миелинизации нервных волокон. Пиридоксин участвует в синтезе медиаторов не только периферической, но и центральной нервной системы [2, 5, 26, 40]. В ряде работ подчеркивается, что как комбинация, так и раздельное применение витаминов В1, В6, В12 обладает анальгезирующим эффектом [20, 24, 27–29, 38, 41, 42]. Доказано, что комбинация витаминов В при болях ингибирует ноцицептивные ответы, не меняющиеся после введения налоксона [24], усиливает действие норадреналина и серотонина – главных «антиноцицептивных» нейромедиаторов [29].
Ряд экспериментальных исследований выявил отчетливый антиноцицептивный эффект отдельных витаминов и их комплексов при нейропатической боли [15, 21, 25, 44]. При лечении комплексом витаминов группы В на протяжении 3 нед. 1149 пациентов с болевыми синдромами и парестезиями, обусловленными полиневропатиями, невралгиями, радикулопатиями, мононевропатиями, отмечено значительное уменьшение интенсивности болей и парестезий в 69% случаев [23]. В обзоре работ по изучению антиноцицептивного действия комплекса витаминов В I. Jurna в 1998 г., подвергнув анализу имевшиеся к тому времени экспериментальные и клинические исследования, пришел к выводу, что их применение способно уменьшить как скелетно-мышечные, так и корешковые боли в спине [28].
Имеются данные синергичного эффекта в снижении тактильной аллодинии при одновременном применении витамина В12, В1 и антиконвульсанта карбамазепина или габапентина [37, 41], что представляется важным для реализации механизмов действия препаратов при их одновременном применении у пациентов с нейропатической болью.
Одним из препаратов, содержащих комплекс витаминов группы В, является Нейромультивит, лечение которым продолжают в дозе 1–3 таблетки в сутки на протяжении 1–2 мес. в зависимости от эффективности терапии. Включение Нейромультивита в комплексную терапию болевого синдрома позволяет достичь более выраженного действия при одновременном применении с НПВП, уменьшить длительность эпизода боли и длительность терапии, сократить частоту возникновения рецидива.
Особого внимания заслуживает препарат Нейродикловит, содержащий в 1 капсуле с модифицированным высвобождением 50 мг диклофенака натрия, 50 мг тиамина гидрохлорида, 50 мг пиридоксина гидрохлорида и 250 мкг цианокобаламина. Препарат назначают в дозе 1–3 капсулы в сутки на протяжении 1–2 нед.
Использование комбинации витаминов В1, В6, В12 и диклофенака позволяет достигать более выраженного анальгезирующего эффекта, при этом может быть уменьшена длительность терапии, что подтверждается данными ряда клинических исследований [7, 11, 18, 30, 43], включая многоцентровые двойные слепые рандомизированные исследования [37]. При комбинированной терапии острота боли по субъективному ощущению больных достоверно уменьшается раньше, чем при монотерапии НПВП. При комбинации НПВП с витаминами группы В можно снизить дозу НПВП [4, 6, 18, 30, 43]. В нескольких клинических исследованиях с использованием комплекса витаминов В как адъювантной терапии при назначении диклофенака [37, 39, 43] обезболивающий эффект подтверждался не только уменьшением интенсивности боли по визуально-аналоговой шкале, но и нормализацией у больных ночного сна и улучшением качества жизни.
Таким образом, наиболее адекватной и оптимальной терапией при герпетическом поражении периферической нервной системы в дополнение к противовирусным препаратам является назначение с первых дней заболевания комплекса: НПВП + витамины В1, В6, В12 (Нейродикловит), а при появлении нейропатической боли – использование комплекса: антидепрессант или антиконвульсант + витамины В1, В6, В12 (Нейромультивит), а также нейропротективных средств.
Литература
1. Болевые синдромы в неврологической практике / Под ред. В.Л. Голубева. М.: МЕДпресс-информ, 2010. 330 с.
2. Бурчинский С.Г. Возможности комплексной нейротропной фармакотерапии при нейропатических и невралгических синдромах // Здоровье Украины. 2009. № 4. С. 14–15.
3. Данилов А.Б. Алгоритм диагностики и лечения боли в нижней части спины с точки зрения доказательной медицины // Атмосфера. Нервные болезни. 2010. № 4. С. 11–18.
4. Данилов А.Б. Витамины группы В в лечении болевых синдромов // Трудный пациент. 2010. № 12. С. 1–8.
5. Данилов А.Б. Лечение острой боли в спине: витамины группы «В» или НПВП? // РМЖ. 2010. Специальный выпуск «Болевой синдром». С.35–39.
6. Данилов А.Б. Применение витаминов группы В при болях в спине: новые анальгетики? // РМЖ. 2008. Специальный выпуск «Болевой синдром». С. 35–39.
7. Зудин А.М., Багдасарян А.Г. Опыт лечения постишемических невритов у больных хронической критической ишемией нижних конечностей // Фарматека. 2009. № 7. С. 70–72.
8. Иммаметдинова Г.Р., Чичасова Н.В. Вольтарен в практике ревматолога // РМЖ. 2007. № 15. С. 1987–1991.
9. Каратеев А.Е., Насонов Е.Л. НПВП-ассоциированная патология ЖКТ: реальное состояние дел в России // РМЖ. 2006. №15. С. 1073–1078.
10. Корсунская И.М. Опоясывающий лишай // РМЖ. 1998. № 6.
11. Красивина И.Г. и др. Применение фиксированной комбинации диклофенака с витаминами группы B при остеоартрозе коленных суставов // Фарматека. 2011. № 5. С. 86–90.
12. Львов Н.Д. Герпесвирусы человека – системная, интегративная, лимфопролиферативная иммуноонкопатология // РМЖ. 2012. № 22. С. 1133–1138.
13. Насонов Е.Л., Каратеев А.Е.Применение нестероидных противовоспалительных препаратов. Клинические рекомендации // РМЖ. 2006. № 25. С. 1769–1778.
14. Опоясывающий герпес/ Под ред. А.А. Кубановой. М.: ДЭКС-ПреСС, 2010. 24 с.
15. Строков И.А., Ахмеджанова Л.Т., Солоха О.А.Эффективность витаминов группы В при лечении болевых синдромов // РМЖ. 2010. № 16. С.1014–1017.
16. Таха Т.В. Опоясывающий герпес: клиника, диагностика, принципы терапии // РМЖ. 2012. № 34. С. 1644–1648.
17. Цукер М.Б. Поражения нервной системы, вызываемые вирусами группы герпеса // Клин. медицина. 1976. Т. 54. № 9. С. 9097.
18. Bruggemann G., Koehler C.O., Koch E.M. Results of a double-blind study of diclofenac + vitamin B1, B6, B12 versus diclofenac in patients with acute pain of the lumbar vertebrae. A multicenter study // Klin. Wochenschr. 1990. Vol. 68, №.2. P. 116–120.
19. Cannon C.P. Cardiovascular outcomes with etoricoxib and diclofenac in patients with osteoarthritis and rheumatoid arthritis in the Multinational Etoricoxib and Diclofenac Arthritis Long-term (MEDAL) programme: a randomised comparison // Lancet. 2006. Vol. 368. № 9549. P. 1771–1781.
20. Caram-Salas N.L. et al. Antinociceptive synergy between dexamethasone and the B vitamin complex in a neuropathic pain model in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 88–91.
21. Caram-Salas N.L. et al. Thiamine and cyanocobalamin relieve neuropathic pain in rats: synergy with dexamethasone // Pharmacol. 2006. Vol. 77. №2. P. 53–62.
22. Carey T. et al. Acute severe low back pain. A population-based study of prevalence and care-seeking // Spine. 1996. Vol. 21. P. 339–344.
23. Eckert M., Schejbal P. Therapy of neuropathies with a vitamin B combination. Symptomatic treatment of painful diseases of the peripheral nervous system with a combination preparation of thiamine, pyridoxine and cyanocobalamin // Fortschr Med. 1992. Vol. 110. №29. P. 544–548.
24. Franca D.S. et al. B vitamins induce an antinociceptive effect in the acetic acid and formaldehyde models of nociception in mice // Eur. J. Pharmacol. 2001. Vol. 421. № 3. P. 157–164.
25. Granados-Soto V. et al. Effect of diclofenac on the antiallodinic activity of vitamin B12 in a neuropathic pain model in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 92–94.
26. Hosseinzadeh H. et al. Anti-nociceptive and anti-inflammatory effects of cyanocobalamin (vitamin B12) against acute and chronic pain and inflammation in mice // Arzneimittelforschung. 2012. Vol. 62, № 7. P. 324–329.
27. Jolivalt C.G. et al. B vitamins alleviate indices of neuropathic pain in diabetic rats // Eur. J. Pharmacol. 2009. Vol. 612. № 1–3. P. 41–47.
28. Jurna I. Analgesic and analgesia-potentiating action of B vitamins // Schmerz. 1998. Vol. 12. № 2. P. 136–141.
29. Jurna I., Reeh P.W. How useful is the combination of B vitamins and analgesic agents? // Schmerz. 1992. Vol. 3. P. 224–226.
30. Kuhlwein A., Meyer H.J., Koehler C.O. Reduced diclofenac administration by B vitamins: results of a randomized double-blind study with reduced daily doses of diclofenac (75 mg diclofenac versus 75 mg diclofenac plus B vitamins) in acute lumbar vertebral syndromes // Klin. Wochenschr. 1990. Vol. 68. № 2. P. 107–115.
31. Lee D.H. et al Herpes zoster laryngitis accompanied by Ramsay Hunt syndrome // J. Craniofac. Surg. 2013. Vol. 24. № 5. P. 496–498.
32. Loncar Z. et al. Quality of pain in herpes zoster patients // Coll. Antropol. 2013. Vol. 37. № 2. P. 527–530.
33. McElveen W.A. Postherpetic neuralgia differential diagnoses // http://emedicine.medscape.com/ article/1143066-overview. Accessed 11 May 2011.
34. Nalamachu S., Morley-Forster P. Diagnosing and Managing Postherpetic Neuralgia // Drugs Aging. 2012. Vol. 29. P. 863–869.
35. Tontodonati M. et al Post-herpetic neuralgia // Intern. J. General Med. 2012. Vol. 5. P. 861–871.
36. Haug A. et al. Recurrent polymorphonuclear pleocytosis with increased red blood cells caused by varicella zoster virus infection of the central nervous system: Case Report and Review of the Literature // J. Neurol. Sci. 2010. Vol. 292. № 1–2. P. 85–88.
37. Mibielli M.A. et al. Diclofenac plus B vitamins versus diclofenac monotherapy in lumbago : the DOLOR study // Curr. Med. Res. Opin. 2009. Vol. 25. P. 2589–2599.
38. Mixcoatl-Zecuatl T. et al. Synergistic antiallodynic interaction between gabapentin or carbamazepine and either benfotiamine or cyanocobalamin in neuropathic rats // Methods Find. Exp. Clin. Pharmacol. 2008. Vol. 30. № 6. P. 431–441.
39. Perez–Florez E. et al. Combination of Diclofenac plus B vitamins in acute pain after Tonsillectomy: a pilot study // Proc. West. Pharmacol. 2003. Vol. 46. P. 88–90.
40. Reyes-Garcia G. et al. Mechanisms of analgesic action of B vitamins in formalin-induced inflammatory pain // Proc. West. Pharmacol. Soc. 2002. Vol. 45. P. 144–146.
41. Reyes-Garcia G. et al. Oral administration of B vitamins increases the antiallodynic effect of gabapentin in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 76–79.
42. Rocha-Gonzalez H.I. et al. B vitamins increase the analgesic effect of diclofenac in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 84–87.
43. Vetter G. et al. Shortening diclofenac therapy by B vitamins. Results of a randomized double-blind study, diclofenac 50 mg versus diclofenac 50 mg plus B vitamins, in painful spinal diseases with degenerative changes // Z. Rheumatol. 1988. Vol. 47. № 5. P. 351–362.
44. Wang Z.B. et al. Thiamine, pyridoxine, cyanocobalamin and their combinatuin inhibit thermal, but not mechanical hyperalgesia in rats with primary sensory neuron loss // Pain. 2005. Vol. 114. P. 266–277.
45. Yawn B.P., Gilden D. The global epidemiology of herpes zoster // Neurology. 2013. Vol. 81. № 10. P. 928–930.
www.rmj.ru
Герпес и межреберная невралгия: симптомы, лечение
Одной из причин развития межреберной невралгии является вирус простого герпеса. Болезнь характеризуется воспалительным процессом в нервных окончаниях и пузырьковыми высыпаниями на коже вдоль пораженного нерва. Такому заболеванию сопутствуют постоянные сильные боли, вызывающие стрессовое состояние человека, потерю аппетита, провоцирующие бессонницу и снижающие человеческую активность.
Причины герпетической межреберной невралгии
Развитие такой патологии провоцирует активация вируса варицелла-зостер — вируса ветряной оспы (опоясывающего герпеса). При снижении защитных свойств человеческого организма патогенный вирус проникает в нервные узлы, нервные клетки и быстро перемещаться по нервным волокнам. Такой патологический процесс начинается от позвоночника, затрагивает спинномозговой нерв, локализуется на левом или правом боку человека. Кожные высыпания формируются по ходу нервов, пораженных герпесом.
Вирус активизируется на фоне слабого иммунитета.В большинстве случаев герпетическая невралгия диагностируется у людей старше 40 лет. Развитие заболевания у детей и подростков фиксируется в 10% случаев.
К основным причинам возникновения межреберной невралгии, вызванной вирусом герпеса, относятся:
- ослабление иммунной системы человека;
- сильное переохлаждение организма;
- перенесенные ОРВИ, грипп:
- психологические перенапряжения.
Симптомы заболевания
Симптоматика заболевания развивается поэтапно:
- Начальный этап возникновения такой патологии характеризуется появлением жжения и зуда в области грудной клетки между ребрами. Кожный покров вокруг пораженных нервов немеет.
- Развивается сильный болевой синдром. Боли на нервах в межреберной области усиливаются при движениях, прикосновениях, чихании, охлаждении и могут отдавать в плечевую область. Болезненные ощущения могут носить жгучий, давящий стреляющий или тупой характер.
- На коже в межреберной области возникают пузырьковые высыпания, наполненные прозрачной жидкостью. Герпесная сыпь распространяется, кожа вокруг пузырьков отекает, воспаляется. Боль и свербеж усиливаются.
- Пузырьки высыхают, их поверхность покрывается корочками желто-коричневого цвета. Межреберные нервы сильно раздражены и чувствительны к прикосновениям. В области поврежденных нервных клеток ощущаются постоянные длительные боли.
На фоне развития недуга возникают:
- слабости конечностей;
- головная боль;
- изменение психологического состояния;
- повышение артериального давления;
- бессонница;
- потеря аппетита;
- повышение температуры тела;
- боли в области сердца.
При повреждении герпесом структуры нервных волокон, болевые ощущения продолжают беспокоить человека на протяжении нескольких лет. К последствиям герпетической невралгии относятся:
- поражения нервной системы человека;
- развитие менингоэнцефалита;
- неврологический синдром;
- образование постгерпетической невралгии или невропатии.
Диагностика и лечение
Диагностика болезни основывается на характерных проявлениях и признаках недуга. Проводится:
- внешний осмотр больного;
- лабораторные анализы крови и мочи.
Для точной дифференциации патологии дополнительно назначаются:
- УЗИ внутренних органов;
- рентген позвоночника;
- электрокардиограмма.
Медикаментозная лечебная терапия
Лечебные мероприятия, в первую очередь, направлены на устранение вируса.Главными целями медикаментозной терапии являются ликвидация вируса герпеса и снижение болевого синдрома. Для этого используются:
Действенные в борьбе с вирусом герпеса медпрепараты, изложены в таблице:
| Медпрепарат | Лечебное действие |
|---|---|
| «Ацикловир» | Ликвидирует вирус герпеса |
| «Габапентин» | Купирует межреберный болевой синдром, предотвращает высыпание |
| «Фамвир» | Смягчает симптомы невралгии, сокращает их длительность |
| «Валтрекс» | Уничтожает вирусную инфекцию |
| «Диклофенак» | Снимает воспаление |
| «Ибупрофен» | Понижает температуру тела, обезболивает |
| «Седасен» | Успокаивает ЦНС, ликвидирует бессонницу |
| «Амитриптилин» | Подавляет восприятие боли |
| Пластырь «Версатис» | Обезболивает |
| «Дексаметазон» | Оказывает противовоспалительное и иммунодепрессивное действие |
| Витамины группы В | Восстанавливают защитные свойства организма |
Вернуться к оглавлениюПри лечении герпетической невралгии в межреберной области эффективное обезболивающее действие оказывают физиотерапевтические процедуры и иглорефлексотерапия.
Народные средства
Народные способы лечения используют как вспомогательную терапию.Для усиления медикаментозной терапии и ускорения процесса выздоровления используются средства народной медицины. Для смягчения болевых ощущений по нервам и устранения последствий герпесных высыпаний на эпидермисе применяются:
- компрессы из чесночного масла и водки;
- втирания в пораженные участки пихтового масла;
- прикладывания к больным местам листьев герани, капусты, лопуха;
- компрессы из измельченных листьев полыни горькой;
- протирки поврежденного эпидермиса настойкой черной редьки на меде.
Профилактические рекомендации
Для предупреждения развития герпетической невралгии в межреберной области рекомендуется:
- укреплять защитные свойства организма;
- вести здоровый образ жизни;
- проводить много времени на свежем воздухе;
- сбалансировать питание;
- соблюдать режим сна.
Для предотвращения развития герпеса необходимо не допускать переохлаждение организма, избегать стрессовых ситуаций и своевременно лечить инфекционные болезни. Рекомендуется при появлении любых проявлений межреберной невралгии обращаться к специалистам, чтобы не допустить развитие серьезных невралгических последствий.
etoherpes.ru


 » Симптомы и лечение вируса герпеса
» Симптомы и лечение вируса герпеса










 Внешнее строение ног человека
Внешнее строение ног человека Нога человека — мужская, спереди
Нога человека — мужская, спереди  Мужская ступня человеческой ноги
Мужская ступня человеческой ноги  Костная система: Рентгеновский снимок ступней человека
Костная система: Рентгеновский снимок ступней человека Кости стопы (вид сверху)
Кости стопы (вид сверху) Кости стопы (вид снизу)
Кости стопы (вид снизу) Кости стопы (распил)
Кости стопы (распил)










 Болезненные ощущения после избавления от неразвивающейся беременности при адекватно проведенном обезболивании во время процедуры — вполне терпимые. Не сравнимые с теми, что бывают после полостной операции. Тем не менее, можно избавиться и от них.
Болезненные ощущения после избавления от неразвивающейся беременности при адекватно проведенном обезболивании во время процедуры — вполне терпимые. Не сравнимые с теми, что бывают после полостной операции. Тем не менее, можно избавиться и от них.























 Камфорный лавр
Камфорный лавр Флакон лекарственного препарата
Флакон лекарственного препарата Воспаление суставов — основное показание для применения камфоры
Воспаление суставов — основное показание для применения камфоры Компресс на воспаленный сустав
Компресс на воспаленный сустав












 Часто делается мазь, которой необходимо натирать пораженные суставы ног. 10 таблеток Анальгина нужно растолочь в кухонной ступе, смешать с 10 мл камфорного спирта, 8 мл йода и 300 мл водки. Полученной смесью надо пользоваться при артрозе коленных суставов для растираний пораженных участков. Осуществлять процедуру нужно до 3-х раз в сутки.
Часто делается мазь, которой необходимо натирать пораженные суставы ног. 10 таблеток Анальгина нужно растолочь в кухонной ступе, смешать с 10 мл камфорного спирта, 8 мл йода и 300 мл водки. Полученной смесью надо пользоваться при артрозе коленных суставов для растираний пораженных участков. Осуществлять процедуру нужно до 3-х раз в сутки. Хорошо помогает справиться с болезнями суставов еще 1 препарат. Рецепт приготовления прост. 100 мл камфорного спирта нужно смешать с 50 г сухой горчицы и 1 взбитым яичным белком. Мазью необходимо обрабатывать пораженные места перед сном.
Хорошо помогает справиться с болезнями суставов еще 1 препарат. Рецепт приготовления прост. 100 мл камфорного спирта нужно смешать с 50 г сухой горчицы и 1 взбитым яичным белком. Мазью необходимо обрабатывать пораженные места перед сном.



































 Оскольчатые. Травмы в виде нескольких осколков различной величины. В данном случае кости в местах прямого контакта зачастую подвижны, может произойти повреждение твердой мозговой оболочки, размозжение мозга, формируются большие по величине ушибы, внутримозговые или субдуральные гематомы. Такая травма в местах слияния синусов обычно приводит к летальному исходу;
Оскольчатые. Травмы в виде нескольких осколков различной величины. В данном случае кости в местах прямого контакта зачастую подвижны, может произойти повреждение твердой мозговой оболочки, размозжение мозга, формируются большие по величине ушибы, внутримозговые или субдуральные гематомы. Такая травма в местах слияния синусов обычно приводит к летальному исходу; Стандартный перечень первичных мероприятий – опрос пациента или свидетелей произошедшего с выяснением всех обстоятельств происшествия, проведение комплексного неврологического обследования (проверка рефлексов, оценка чувствительности мышц, проч.).
Стандартный перечень первичных мероприятий – опрос пациента или свидетелей произошедшего с выяснением всех обстоятельств происшествия, проведение комплексного неврологического обследования (проверка рефлексов, оценка чувствительности мышц, проч.).









 Привести к такому состоянию способны причины.
Привести к такому состоянию способны причины.
 Развитие межреберной невралгии наблюдается в основном в 3 триместре беременности. После 24 недель матка поднимается высоко, оказывая большое давление на диафрагму. Из-за уменьшения межреберных промежутков и сдавливания волокон нервов у беременной могут возникать следующие признаки, указывающие на наличие невралгии:
Развитие межреберной невралгии наблюдается в основном в 3 триместре беременности. После 24 недель матка поднимается высоко, оказывая большое давление на диафрагму. Из-за уменьшения межреберных промежутков и сдавливания волокон нервов у беременной могут возникать следующие признаки, указывающие на наличие невралгии: Перед началом лечения невралгии беременной нужно пройти обследование. Это позволит выяснить, почему развилась патология, выявить стадию развития болезни и определить проблемные участки.
Перед началом лечения невралгии беременной нужно пройти обследование. Это позволит выяснить, почему развилась патология, выявить стадию развития болезни и определить проблемные участки.















 Прочитайте о кифозе и его лечении, основных симптомах и проявлениях у детей.
Прочитайте о кифозе и его лечении, основных симптомах и проявлениях у детей. Ознакомьтесь с тем, какие проявления и степени остеопороза, зависимость признаков от степени тяжести.
Ознакомьтесь с тем, какие проявления и степени остеопороза, зависимость признаков от степени тяжести. Для разгрузки лестничных мышц ставят пальцы на боковую поверхность шеи ближе к позвоночнику, нащупывают поперечные отростки. Продвигаютсяся сверху вниз, слегка подталкивая мышцы вверх пальцами скользящими движениями. Одновременно наклоняют голову в противоположную сторону. Захватывают пальцами ключицу, наклоняют голову назад и в сторону в противоположном направлении. На каждом выдохе тянут ключицу вниз. Используют пояс или ремешок, устанавливают на трапециевидную мышцу около шеи. На вдохе наклоняют голову в противоположную сторону, на выдохе тянут ремешок вниз и наклоняются в его сторону, расслабляя туловище и шею.
Для разгрузки лестничных мышц ставят пальцы на боковую поверхность шеи ближе к позвоночнику, нащупывают поперечные отростки. Продвигаютсяся сверху вниз, слегка подталкивая мышцы вверх пальцами скользящими движениями. Одновременно наклоняют голову в противоположную сторону. Захватывают пальцами ключицу, наклоняют голову назад и в сторону в противоположном направлении. На каждом выдохе тянут ключицу вниз. Используют пояс или ремешок, устанавливают на трапециевидную мышцу около шеи. На вдохе наклоняют голову в противоположную сторону, на выдохе тянут ремешок вниз и наклоняются в его сторону, расслабляя туловище и шею.









 Весь хрящ или фрагменты удаляются при получении человеком серьезной травмы.
Весь хрящ или фрагменты удаляются при получении человеком серьезной травмы. Такая методика может выполняться сквозь два разреза в сочленении.
Такая методика может выполняться сквозь два разреза в сочленении. С помощью искусственного сочленения можно вернуть человеку возможность нормально передвигаться при разрушении собственного.
С помощью искусственного сочленения можно вернуть человеку возможность нормально передвигаться при разрушении собственного. Осложнения возникают гораздо реже, если больной после такого вмешательства принимает антибиотики.
Осложнения возникают гораздо реже, если больной после такого вмешательства принимает антибиотики.


 Травма мениска: виды, симптомы и лечение
Травма мениска: виды, симптомы и лечение Синовит коленного сустава: виды, симптомы и лечение (с фото)
Синовит коленного сустава: виды, симптомы и лечение (с фото) Менископатия коленного сустава: причины, симптоматика и лечение
Менископатия коленного сустава: причины, симптоматика и лечение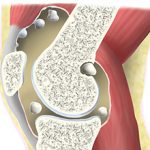 Хондроматоз коленного сустава: что это, симптомы, причины и лечение
Хондроматоз коленного сустава: что это, симптомы, причины и лечение Выпот в коленном суставе: причины появления, симптомы и лечение
Выпот в коленном суставе: причины появления, симптомы и лечение Ушиб колена при падении: симптомы, последствия и что делать
Ушиб колена при падении: симптомы, последствия и что делать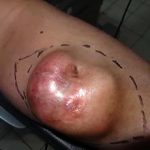 Саркома коленного сустава: что это, симптомы и методы лечения
Саркома коленного сустава: что это, симптомы и методы лечения Гонартроз коленного сустава: что это, степени, симптомы и лечение
Гонартроз коленного сустава: что это, степени, симптомы и лечение Рецепт целебного напитка из имбиря. Безвредное народное средство
Рецепт целебного напитка из имбиря. Безвредное народное средство Три корешка имбиря (мелко нарезанного) берётся на десять бутылок воды. Кроме этого потребуется лимон без зёрен (нарезанный ломтями), а также фунт тёмной патоки. Всё тщательно прокипятить пять-шесть раз. После того, как квас остынет (будет тёплым как парное молоко), необходимо положить пол чайной ложечки дрожжей, размешать и накрыть салфеткой, оставив квас бродить в тёплой комнате. Разливать квас в бутылки нужно тогда, когда лимон поднимется наверх.
Три корешка имбиря (мелко нарезанного) берётся на десять бутылок воды. Кроме этого потребуется лимон без зёрен (нарезанный ломтями), а также фунт тёмной патоки. Всё тщательно прокипятить пять-шесть раз. После того, как квас остынет (будет тёплым как парное молоко), необходимо положить пол чайной ложечки дрожжей, размешать и накрыть салфеткой, оставив квас бродить в тёплой комнате. Разливать квас в бутылки нужно тогда, когда лимон поднимется наверх. Кефир – очень полезный ферментированный кисломолочный продукт, который отличается особенностью ускорять обмен веществ и улучшать обмен веществ. Кефир для похудения – это очень популярная стратегия среди обычных женщин и среди диетологов. Это самый популярный способ снижения веса. Имбирь действует на человеческий организм немного по-иному. Имбирь за счет разогревающего действия ускоряет метаболизм, благодаря которому в обменный процесс привлекаются жировые отложения. Так же имбирь способен замедлить всасывание кишечником холестерина и способствует преобразованию его в желчь. Вещество гингерол, которое придает имбирю жгучий вкус, усиливает в организме циркуляцию крови и понижает уровень сахара, что очень важно при похудении.
Кефир – очень полезный ферментированный кисломолочный продукт, который отличается особенностью ускорять обмен веществ и улучшать обмен веществ. Кефир для похудения – это очень популярная стратегия среди обычных женщин и среди диетологов. Это самый популярный способ снижения веса. Имбирь действует на человеческий организм немного по-иному. Имбирь за счет разогревающего действия ускоряет метаболизм, благодаря которому в обменный процесс привлекаются жировые отложения. Так же имбирь способен замедлить всасывание кишечником холестерина и способствует преобразованию его в желчь. Вещество гингерол, которое придает имбирю жгучий вкус, усиливает в организме циркуляцию крови и понижает уровень сахара, что очень важно при похудении. Корица – также популярная пряность, которая изменяет вкус многих блюд в лучшую сторону. Еще она благотворно влияет на работу пищеварительной системы, способствует выводу токсинов и шлаков из организма. Рецепт: 1 стакан кефира 1%-го (200 мл.), ½ ч. л. имбиря молотого, ½ ч. л. корицы молотой. Все ингредиенты хорошенько перемешать. Можно в этот напиток добавить одну чайную ложку мёда и кусочек лимона.
Корица – также популярная пряность, которая изменяет вкус многих блюд в лучшую сторону. Еще она благотворно влияет на работу пищеварительной системы, способствует выводу токсинов и шлаков из организма. Рецепт: 1 стакан кефира 1%-го (200 мл.), ½ ч. л. имбиря молотого, ½ ч. л. корицы молотой. Все ингредиенты хорошенько перемешать. Можно в этот напиток добавить одну чайную ложку мёда и кусочек лимона. Напиток из таких продуктов называется жиросжигающий. Как же его приготовить? Стакан кефира 1 %-го, ½ ч. л. корицы молотой и имбиря, немного красного перца на кончике ножа взбить блендером. Такой коктейль пьют на ночь, что улучшает качество воздействия его на организм человека. Если напиток имеет слишком горький вкус, то уменьшите содержание красного перца, а увеличьте содержание корицы. Пейте такой напиток ежедневно, пока не будете восхищаться своими достижениями в области похудения.
Напиток из таких продуктов называется жиросжигающий. Как же его приготовить? Стакан кефира 1 %-го, ½ ч. л. корицы молотой и имбиря, немного красного перца на кончике ножа взбить блендером. Такой коктейль пьют на ночь, что улучшает качество воздействия его на организм человека. Если напиток имеет слишком горький вкус, то уменьшите содержание красного перца, а увеличьте содержание корицы. Пейте такой напиток ежедневно, пока не будете восхищаться своими достижениями в области похудения.




 Взять заварку черного чая, залить ее кипятком.
Взять заварку черного чая, залить ее кипятком.










