Боли в правой лопатке и плече отдающие в руку: Боли в лопатке, болит плечо
Боли в лопатке, болит плечо
Могут быть такие проявления боли в области плеча и лопатки:
- Боль в лопатке (левой или правой)
- Боль между лопатками
- Боль в плече (левом или правом)
- Боль одновременно в области лопатки и плеча (справа или слева)
- Боль в лопатке или плече, и отдает в руку
- Боль в лопатке или плече при движении или поднятии руки
По характеру боль в верхней части спины может быть:
- Ноющая
- Острая, простреливающая
- Сильная
- Ощущения покалывания, мурашек, жжения, онемения и т.д.
Причины этих болей могут быть разные:
- Воспаление нервных корешков
- Перенапряжение мышц
- Грыжи с ущемлением нервных окончаний
- Воспаление суставов
- Фасеточные блоки (в народе «смещение позвонков»)
- Заболевания внутренних органов (язвенная болезнь желудка, проблемы сердца и сосудов, печеночная колика, почек и т.
 д.)
д.)
Например:
– сильная боль в плече – может быть следствием синовиита плечевого сустава.
– ноющая боль в плече с распространением в руку свидетельствует о повреждении нервных корешков вследствие шейного радикулита, остеохондроза и грыж межпозвонковых дисков.
– боль при поднятии руки в сторону возникает при хронической перегрузке мышц плечевого пояса (работа за компьютером), слабости мышц плеча.
Задача невролога – выявить причину боли. При подозрении на внутреннее заболевание, врач направит к смежному специалисту.
На консультации невролога или ортопеда проводятся неврологические пробы и проверка рефлексов. Врач с помощью тестирования выявляет поврежденные костные и мышечные структуры. При необходимости назначается дообследование: анализ крови, УЗИ плечевого сустава и лопатки, МРТ.
МЕТОДЫ ЛЕЧЕНИЯ ПРИ БОЛЯХ В ЛОПАТКЕ И ПЛЕЧЕ
После постановки заключительного диагноза, невролог или ортопед назначает лечение при боли в лопатке и плече.
Прежде всего необходимо ликвидировать воспаление в плече для обеспечения правильного функционирования сустава. Это может быть сделано несколькими путями:
- подбор одного (максимум двух) препаратов, длительность приёма 5-15 дней;
- проведение лекарственной блокады плеча и лопатки. Успех блокады определяется точностью введения препарата в проблемные участки плеча и лопатки;
- информирование пациента по режиму нагрузок, образу жизни и питания.
Как дополнительную терапию мы используем:
- Реабилитацию
- Массаж
- Кинезиотейпинг
- Плазмотерапию, PRP-терапию – новейшие методы в неврологии и ортопедии
- Введение гиалуроновой кислоты в суставы
Наш медицинский центр – это команда неврологов, ортопедов, реабилитологов, которые более 15 лет занимаются данной проблематикой, используя доказательный подход с учётом индивидуальных особенностей каждого пациента.
СТОИМОСТЬ КОНСУЛЬТАЦИИ НЕВРОЛОГА ИЛИ ОРТОПЕДА 650 грн.
Ортопед-травматолог
Сертифицированный специалист по плазмотерапии (PRP).
“У пациентов возрастных групп использую введение гиалуроновой кислоты в суставы и индивидуальные реабилитационные программы, что позволяет значительно отсрочить или избежать замены суставов”.
Ведущий невролог
” Пациентам с болезнью Паркинсона и болезнью Альцгеймера назначаю фармакотерапию согласно последним международным протоколам. Основной акцент при лечении – точное установление причинно-следственных cвязей и подбор адекватной медикаментозной терапии. Я сторонник использования минимального количества препаратов, делаю акценты на индивидуальных программах реабилитации и системном подходе “.
При первом обращении в наш медицинский центр консультация включает в себя максимальный сбор данных. Мы заводим медицинскую карточку. Такой осмотр длится до 45 мин. Если возникает необхдимость (и нет противопоказаний), врач применяет мягкие техники мануальной коррекции, которые входят в стоимость консультации.
Уточняйте цены на консультацию, заказав звонок в наш контактный центр.
Боль, отдающая в плечо или лопатку
Когда боль в шее начинает распространяться на лопатку, плечо, мы склонны беспокоиться по этому поводу гораздо больше, чем из-за привычных болей в шее. И это совершенно правильно. Распространение боли на другие области тела показывает, что мы имеем дело не с приходящим болевым синдромом, а с более серьезным болезненным состоянием. Такая боль сигнализирует о том, что необходимо своевременно провести диагностику и лечение заболевания для исключения возможных осложнений.
Боль, отдающая в плечо и лопатку, может быть осложнением заболевания, вызывающего боли в шее, в грудном отделе позвоночника – остеохондроза, грыжи позвоночного диска, спондилеза и т.п. В таких случаях распространение боли может быть симптомом вовлечения в процесс корешков спинномозговых нервов, иногда сопровождается нарушением чувствительности в руках, в области лопатки. Давление на корешки спинномозговых нервов может быть вызвано и опухолевым процессом, что требует более серьезного внимания к подобным болям.
Появление болей в лопатке и плече может быть и проявлением заболеваний внутренних органов. Так, например, боли в лопатке, плече слева требуют исключения острого инфаркта миокарда, они могут проявляться и при стенокардии. Боли слева также могут быть отражением болезней желудка, например, язвы. Распространение болей на правое плечо, лопатку может быть симптомом заболевания печени, желчного пузыря, поджелудочной железы. Заболевания почек, межреберная невралгия также нередко проявляются болями в области лопатки. Своевременность выявления заболеваний напрямую влияет на эффективность лечения и восстановление работоспособности.
Клиника «Элеос» предлагает услуги специалистов – врачей высокой квалификации – для оперативной диагностики и эффективного лечения заболеваний позвоночника и внутренних органов. Возможность получить в клинике консультации невролога, терапевта, кардиолога, травматолога, оперативно провести необходимое обследование является важным преимуществом для назначения адекватного и эффективного лечения, для проведения полноценной реабилитации.
Боль в спине: 7 тревожных симптомов. Рассказывает профессор РАН Наталья Супонева
8 из 10 человек на протяжении жизни испытывают боли в спине. Конечно, нет необходимости при малейших проблемах бежать к врачу и проходить обследование, да это и не нужно. Корреспондент whealth.ru поговорил с врачом-неврологом о том, в каких случаях боль в спине нельзя игнорировать.Большая часть неприятных ощущений – легкие и непродолжительные боли в области поясницы, которые не имеют патологической основы и вызваны обычным перенапряжением мышц. Нас интересуют случаи, когда причина кроется в болезнях позвоночника.
Боль долго не проходит
Обычно болевые ощущения в спине исчезают после непродолжительного отдыха или приема обезболивающего. Если в течение месяца нет никаких улучшений, боли мешают обычной ежедневной активности, стоит пойти к врачу.
Боль распространяется на руку или ногу
Если помимо области спины боль переходит на какую-либо конечность – это признак раздражения корешка спинного мозга или даже наличия межпозвоночной грыжи.
Наталья Супонева добавляет: “Этот симптом может и не говорить о серьезном поражении межпозвоночного диска, но все равно стоит посоветоваться с неврологом: есть много нехирургических способов лечения. Могут помочь массаж, физиотерапия, мануальная терапия, гимнастика для укрепления мышечного корсета, растяжка, лекарственная блокада или кинезиотейпирование (наложение специального эластичного пластыря). Тактика подбирается индивидуально. Можно рассчитывать на положительный результат при своевременном обращении за квалифицированной медицинской помощью”.
Появление онемения, покалывания или слабости в руке или ноге
“Долго не проходящие нарушения чувствительности в конечностях (ощущение онемения или одеревенения кожи, покалывания иголочками) говорят о стойком повреждении нервного волокна. Снижение мышечного тонуса в нижних конечностях или возникновение хромоты также грозный симптом, указывающий на нарушение двигательных функций”, – говорит эксперт.
Читать подробнее…
Болит рука от плеча до локтя
Миозит – это воспалительное заболевание, вовлекающее в данном случае в патологический процесс мышцы верхнего плечевого пояса. Провоцирующим фактором для появления этого заболевания может стать длительное нахождение на сквозняке или переохлаждение.
Часто миозит является профессиональной болезнью, когда человек в неудовлетворительном климате (слишком холодная температура, повышенная влажность или длительный контакт с холодной водой) долго находится в вынужденном неудобном положении с упором на руки или отдельные их части. Главный симптом воспаления мышцы – это резкая боль, усиливающаяся при движении и ослабевающая в состоянии покоя.
Болевой синдром иногда выражен настолько, что не даёт осуществлять никаких активных движений, требующих участия пораженного мускула. При осмотре кожа над патологическим очагом может краснеть, объем руки увеличивается за счет отека. При пальпации бицепса или трицепса пациент отмечает выраженную болезненность. Также при прощупывании можно обнаружить небольшие плотные узелки в толще мышечных волокон (это спазмированные из-за воспаления группы миоцитов). Поэтому, если болят мышцы руки от плеча до локтя, имеет смысл задуматься об их воспалении.
При наличии тех или иных симптомов, советуем Вам как можно быстрее обратиться за консультацией к специалисту. Диагностика позволит начать своевременное лечение коленного сустава, что позволит избежать риска развития серьезных патологий и позволит Вам забыть о боли.
Нужна консультация специалиста?
У Вас есть вопросы и Вы хотите получить консультацию специалиста? Оставьте свои контактные данные и мы свяжемся с Вами!
Боль в области сердца — виды проблем, имеющих такой симптом
Если появилась боль в области сердца, это может вовсе не обозначать наличие острой сердечной недостаточности или инфаркта миокарда. Часто эти симптомы характерны для ряда заболеваний, связанных с позвоночником либо грудной клеткой. Поэтому следует отличать симптомы чисто сердечной боли от остальных, чтобы не медлить с неотложной помощью.
Причины появления сердечных болей
Острая ноющая боль в области сердца возникает в человека независимо от возраста, условий и обстоятельств. При этом не каждая из них может свидетельствовать о проблемах с сердцем. В зависимости от механизма образования все грудные боли можно подразделить на сердечные и несердечной этиологии.
Колющая боль в области сердца может возникать в силу разных причин, при болезнях иных органов с иррадиацией болевого синдрома в грудную клетку.
- Заболеваниях нервно-мышечной системы:
- Грудного остеохондроза;
- Боли в шейном отделе позвоночника;
- Миалгиях;
- Межреберной невралгии.
- Патологиях крупных сосудов:
- Аневризме аорты;
- Эмболии легочной артерии.
- При патологии системы пищеварения:
- При болезнях желудка и изжоге;
- Поджелудочной железы;
- Пищевода;
- Желчного пузыря.
- Болезнях дыхательной системы:
- Бронхиальной астме;
- Пневматораксе;
- Пневмонии;
- Плевритах;
- Туберкулезе.
- Болезни нервной системы:
- Вегетососудистые дистонии;
- Приступы панических атак.
- Заболевания вирусной этиологии:
- Опоясывающий лишай.
Если при боли в области сердца давит и отдает в левую руку и мизинец, так может проявляться стенокардия. Острый болевой синдром развивается при инфаркте миокарда, тупая боль характеризует хроническую ишемическую болезнь сердца.
Какие симптомы болей при разных болезнях?
Нередко боль в области сердца при вдохе относят к чисто сердечным заболеваниям, даже не подозревая, что настоящая причина кроется совершенно в другом. Как проявляется болевой синдром, зависит от причин и уровня прогрессирования болезни. Так, например, при изжоге также возникают жгучие ощущения в области грудины. Они возникают при поступлении желудочного сока в пищевод. Изжога характеризуется также появлением отрыжки и неприятного кислого привкуса. Эти симптомы появляются после приема пищи, при наклонах тела, в лежачем положении. В этом случае для облегчения назначаются антацидные препараты.
Не всегда при возникновении изжоги и иррадиации боли в области сердца причина кроется в пищеводе.
- Это могут быть симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ), для которой также характерна изжога;
- Спазма пищевода с нарушением работы мышц, что приводит к проблемам с глотанием и продвижением пищи в желудке;
- При ахалазии, эта патология проявляется в нарушении работы клапана между желудком и пищеводом, с задержкой пищи и появлении болевых ощущений в груди.
В зависимости от того, какой характер боли в области сердца, могут диагностировать воспалительные заболевания:
- Желчного пузыря с развитием холецистита;
- Поджелудочной железы и острого проявления панкреатита;
- Желчнокаменной болезни (ЖКБ).
Болезненные симптомы при этих болезнях могут отдаваться в грудную полость и напоминать сердечные боли.
Легочные болезни также могут сопровождаться возникновением острых и тупых болей в грудной клетке. Эти признаки могут возникать при пневмонии, плеврите, с характерным воспалением соответственно легких и тканей, которые выстилают грудную полость. Для этих болезней свойственно усиление боли при вдохе, появление кашля, повышение температуры до критических значений. Также болезни могут сопровождать друг друга и после пневмонии возникают осложнения, которые проявляются в виде плеврита.
Как помочь при острой боли в сердце?
Не случайно при появлении боли в области сердца, не знают, что делать до приезда врача. Звоните по номеру горячей линии +7 (863) 226-18-17, который лучше ввести заблаговременно в память телефона. Опытные врачи частного медицинского центра «Гармония» помогают в экстренной ситуации и доставляют пациента в стационар. Неотложная медицинская помощь предоставляется в клинике, стационаре и на дому.
До приезда врача следует прекратить двигаться и принять лежачее положение, обязательно вызвать специализированную скорую помощь. Если болит сердце, самолечение может закончиться печально и привести к летальному исходу.
В случае повышенного или пониженного артериального давления принять таблетку по показаниям. Больному назначают успокоительные капли, корвалол, пустырник, валериану, а также нитроглицерин. Если боль прошла, необходимость в нитроглицерине отпадает, также он противопоказан при пониженном артериальном давлении. Под язык можно положить валидол. Лечение сердечных патологий назначается врачом согласно показаниям.
Какие болезни вызывают болевой синдром в области сердца?
Острый болевой синдром может появляться также при таких легочных заболеваниях, как бронхиальная астма и пневмоторакс. Приступы астмы вызывают болевые ощущения в области всей грудной полости. Не менее тяжелой формой и болезненным состоянием отличается пневмоторакс, при котором воздух проникает извне в грудную полость и легкие могут спадаться с появлением болевого синдрома.
Среди основных причин появления болевых приступов в области грудины входит также патология окололегочных сосудов. Они усиливаются при вдохе с образованием кашля при эмболии легочной артерии, легочной гипертензии с повышением давления в сосудистой системе, снабжающей кровью легкие.
К болезненным сосудистым заболеваниям относится расслаивающая аневризма аорты с характерным поражением крупных сосудов. Это неотложное состояние может представлять угрозу для жизни человека. При этом боль вначале ощущается в области сердца и постепенно перемещается вниз живота. У больного резко понижается давление, возникает тахикардия и он теряет сознание.
Классическим примером появления болевого синдрома в области грудной клетки может являться остеохондроз, который возникает в грудном и шейном отделе позвоночника. Боль напоминает приступы стенокардии с иррадиацией в левую лопатку и руку. Различие заключается в усилении при передвижении, поднятии рук, поворотах головы, наклонах тела.
Резкая колющая боль характерна для межреберной невралгии, синдроме Титце. Она возникает в местах сочленений и промежутков между ребрами и становится более интенсивной при вдохе. Больной не может глубоко вдохнуть воздух, наблюдается поверхностное дыхание. При патологии назначаются сильные противовоспалительные и обезболивающие препараты.
Крайне болезненным состоянием в области сердца отличается воспаление мышечных волокон грудной клетки и спины. Оно напоминает аналогичные острые боли при межреберной невралгии и остеохондрозе.
Не менее болезненным ощущением характеризуется опоясывающий лишай, который возникает в результате заражения организма вирусом герпеса. При этом поражаются нервные окончания, появляются характерные высыпания на коже, которая становится чувствительной, и вся эта клиническая картина сопровождается острыми болями в грудной клетке.
Болевые приступы могут возникать при панических атаках, нервных расстройствах разной этиологии. Категория этих больных чаще молодого возраста, с нестабильной нервной системой, с подавленным состоянием после стресса. При этом боль может появляться спонтанно или носить систематический характер.
Как понять, что болит сердце?
Давящая резкая боль в сердце возникает при стенокардии или «грудной жабе», которая является основным предвестником развития ишемической болезни сердца (ИБС). Она иррадиирует в плечо, в левую руку и мизинец, может отдавать в челюсть. Интенсивность возрастает при нервном напряжении и физических нагрузках. Возникает в результате коронарного спазма сосудов и недостаточном снабжении сердечной мышцы кислородом, вследствие атеросклероза. Боль может исчезать сама по себе после отдыха и покоя.
Среди самых опасных сердечных болезней, связанных с сердечно-сосудистой системой организма, выделяют инфаркт миокарда. Он возникает в результате закупорки (тромбоза) коронарной артерии атеросклеротической бляшкой и прекращения кровоснабжения участка сердечной мышцы. При этом происходит некроз, и часть мышцы отмирает.
Боль при инфаркте миокарда вызывает сильную слабость, нехватку воздуха, отдает в левую руку, опоясывает плечо и распространяется под левую лопатку, иногда в шею, челюсть, может образоваться далеко от области сердца. Иногда повышается температура. Человека бросает в холодный пот, начинается одышка, в некоторых случаях тошнота.
Боли за грудиной возникают в случае сердечных патологий воспалительной этиологии, к ним относятся эндокардиты, миокардиты, перикардиты. Они проявляются после перенесенных заболеваний, вызванных вирусными и бактериальными инфекциями.
Как проводится дифференциальная диагностика?
При появлении болей в грудной клетке следует немедленно вызвать врача скорой помощи. До приезда специалиста по возможности снять эмоциональные и физические нагрузки, успокоиться, прилечь и понять характер боли, чтобы правильно уведомить медиков.
Обследование врача включает консультации в узких специалистов с проведением инструментальных исследований, необходимо сделать электрокардиограмму. Она показывает, как работает сердце, обнаружить признаки инфаркта в зависимости от стадии и локализации.
Врачебная помощь и консультации могут назначаться у разных специалистов, невролога, кардиохирурга, инфекциониста, пульмонолога, хирурга, гастроэнтеролога, психиатра. В случае нервных переживаний может понадобиться помощь психолога.
Инструментальные исследования
Кроме электрокардиограммы (ЭКГ) при сердечной патологии для определения природы происхождения болей могут проводиться разные инструментально-диагностические исследования.
- УЗИ брюшной полости;
- ФЭГДС исследование органов пищеварения;
- УЗИ сердца, легочных сосудов и аорты;
- ФВД, исследование функций внешнего дыхания;
- Рентгенографию грудной клетки;
- КТ, компьютерную томографию;
- МРТ, магнитно-резонансную томографию;
- ЭхоКГ, эхокардиографию и другие.
Какие признаки подтверждают боли в сердце?
Критические состояния вызывают сердечные патологии, которые можно определить при помощи несложных манипуляций. Необходимо понять, усиливается ли боль при вдохе, при подъеме рук, наклоне туловища, можно дли сделать глубокий вдох. Возрастание болевых ощущений может означать наличие межреберной невралгии, остеохондроза.
Боль может усиливаться при физических нагрузках и понижаться в состоянии покоя при возникновении стенокардии напряжения, при недостаточном кровоснабжении сердечной мышцы в активном состоянии.
Сердечные патологии чаще сопровождаются резкой давящей болью, затруднением дыхания, стрессом, дискомфортом в грудной клетке, холодным потом, иррадиацией в левое плечо, руку и под левую лопатку.
Экстренный вызов скорой помощи частного медицинского центра «Гармония» позволяет помочь в неотложных ситуациях, сделать ЭКГ, экспресс-анализ крови на белок тропонин для определения инфаркта миокарда, и доставить пациента в стационар.
Лечение болей в ключице в клинике Тибет
О заболеванииПричины, по которой болит ключица, бывают связаны с шейным отделом позвоночника, плечевым суставом, нервным плечевым сплетением, воспалением мышц, сухожилий или травмой (переломом, вывихом, смещением сустава). Боль в области ключицы может быть также симптомом заболевания внутренних органов.
| Болезнь | Проявления болезни |
| Остеохондроз шейного отдела позвоночника | Односторонняя боль в ключице около шеи, обычно отдающая в плечо, предплечье и под лопатку, как правило, сочетается с симптомами защемления нерва – онемением пальцев руки, болью в шее, затылке, головной болью, а также болью в области сердца, затрудненным глотанием, ощущением распухшего языка, комка в горле, икотой. |
| Межпозвоночная грыжа, протрузия диска в шейном отделе | Боль в левой ключице и области сердца, имитирующая стенокардию, обычно отдает под лопатку, в левый мизинец и сопровождается учащенным сердцебиением и страхом смерти. |
| Шейный или шейно-грудной радикулит | Боль под ключицей имеет отраженный характер и сопровождает межреберную невралгию. |
| Миозит | Боль в левой ключице или боль правой ключице, которая усиливается при ходьбе. Главным провоцирующим фактором возникновения боли являются стойкие мышечные спазмы из-за длительного пребывания в неподвижной позе. |
| Спондилез | Боль сосредоточена преимущественно в ключице, под лопаткой, в шейно-воротниковой зоне, сопровождается ощущением дискомфорта. Сопутствующие симптомы – ограниченная подвижность шеи, боль в затылке, ухудшение зрения, нарушение координации движений, нестабильность артериального давления. |
| Плечелопаточный периартрит | Боль отдает в ключицу и максимально проявляется в плече, усиливаясь при попытке поднять руку или завести ее за спину. Боль в ключице и плече может возникнуть и в состоянии покоя, например, во время ночного сна. |
| Плексит | Боль в ключице, отдающая в лопатку, шею, предплечье, сопровождается онемением по внутренней поверхности руки, слабостью кисти и пальцев, синюшностью кожи, отечностью руки, холодом и потливостью ладони. |
| Заболевания желчного пузыря (холецистит, ЖКБ, ДЖВП) | Боль в правой ключице имеет отраженный характер, сопровождается болью и/или тяжестью в правом подреберье, тошнотой, горечью во рту, иногда рвотой. Болевой синдром усиливается после жирной пищи и приема алкоголя. |
| Гастрит, язвенная болезнь | Боль преимущественно локализована в верхней части живота (эпигастрии), отдает в спину и левую ключицу. |
| Панкреатит | Боль ощущается преимущественно в левом подреберье, усиливается после приема жирной пищи, алкоголя, отдает в спину, левую ключицу, под лопатку, плечо, область сердца. Реже боль ощущается в правом подреберье и отдает в правую ключицу. |
Лечение боли в ключице
Для надежного устранения боли в ключице необходимо устранить основное заболевание, ставшее ее причиной. Эффективность лечения боли в ключице в клинике «Тибет» составляет более 90%.
- Иглоукалывание
Уменьшает воспаление, улучшает работу внутренних органов (поджелудочной железы желудка, желчного пузыря, печени), оказывает обезболивающее действие, снимает мышечное напряжение. - Точечный массаж
Устраняет мышечное напряжение и спазмы, улучшает кровообращение, стимулирует процессы восстановления суставных тканей и межпозвоночных дисков. - Мануальная терапия
Облегчает разгрузку на шейно-грудной отдел позвоночника, разгружает плечевой сустав, высвобождает защемленные нервы, помогает быстрому облегчению боли в ключице. - Моксотерапия
Улучшает обменные процессы, оказывает противовоспалительное действие, облегчает мышечные спазмы, способствует восстановлению тканей.
Эти методы, а также фитотерапия, вакуум-терапия и другие виды лечения по индивидуальным показаниям помогают достичь стойких результатов облегчения и полного устранения болей в ключице.
Осторожно: грудной остеохондроз – Управление здравоохранения Тамбовской области
Грудной остеохондроз встречается реже других видов болезни — шейного и поясничного остеохондроза из-за наименьшей подвижности и наибольшей защищенности благодаря мышцам и ребрам. Однако, если вовремя не обратить внимание на это заболевание, оно может привести к серьезным последствиям. Специалисты врачебно-физкультурного диспансера Тамбовской области подробно рассказали о том, как распознать грудной остеохондроз, а также о мерах профилактики данного недуга.
Признаки грудного остеохондроза:
1. боль в груди, усиливающаяся по ночам, при долгом нахождении в одном положении тела, при переохлаждении, при наклонах в сторону и поворотах, при большой физической нагрузке;
2. межлопаточная боль, когда поднимается правая или левая руки;
3. боль усиливается при глубоком дыхании;
4. боль между рёбрами во время ходьбы;
5. ощущение сдавливания груди и спины.
Боль при обострении болезни может длиться несколько недель.
Выделяют дополнительные симптомы грудного остеохондроза:
— немеют отдельные участки кожи;
— холод в ногах, иногда жжение и зуд;
— шелушится кожа, ломаются ногти;
— боли в области глотки и пищевода;
— плохо работают органы пищеварения.
У грудного остеохондроза есть два симптома — дорсаго и дорсалгия.
Дорсаго — это резкая острая боль в груди. Возникает после монотонной работы в одной и той же позе. Когда случается приступ, становится трудно дышать, и если вращается верхняя часть тела, боль усиливается.
Дорсалгия — не сильная боль в области поражённых межпозвоночных дисков, начинается постепенно и продолжается до 2-3 недель. Ощущения боли усиливаются, когда глубокое дыхание, ночью и может не хватать воздуха. Проходит после короткой ходьбы.
Причины остеохондроза грудного:
— компьютерная работа;
— частое вождение автомобиля;
— полученные травмы позвоночника;
— слабые мышцами спины;
— сколиоз и другие нарушения осанки.
Чем опасен грудной остеохондроз:
Если лечение не своевременное и неправильное, то остеохондроз грудного отдела может вызвать следующие болезни:
— протрузию и грыжу грудного отдела позвоночника;
— компрессию спинного мозга;
— проблемы с сердцем, кишечником, печенью, почками и поджелудочной железой;
— нарушения в двенадцатипёрстной кишке, перистальтику кишечника, дискинезию желчного пузыря;
— межрёберную невралгию — сдавливание или раздражение межрёберных нервов.
С чем можно спутать остеохондроз грудной клетки
Из-за разнообразия симптомов его легко перепутать со следующими заболеваниями:
— стенокардией, инфарктом. Отличие: после приёма сердечных лекарств боли в груди не проходят, кардиограмма пациента в норме;
— аппендицитом, холециститом, почечной коликой;
— гастритом, язвой, колитом;
— патологией молочных желёз;
— пневмонией. Воспаление лёгких отличает от остеохондроза кашель, одышка и повышенная температура.
Профилактика грудного остеохондроза
Рекомендуем для профилактики болезни:
— в течение дня на 40-50 минут прилечь — снимает нагрузку с позвоночника;
— менять позу каждые 2 часа, вставайте со стула, делать 2-4 наклона в разные стороны, потянуться, расправить плечи, если работа сидячая;
— желательно заняться водными видами спорта: плаванием, дайвингом, аквааэробикой;
— стараться не переохлаждаться, сохранять спину в тепле;
— регулярно делать упражнения лечебной физкультуры (ЛФК).
ЛФК — это эффективный способ сформировать сильный мышечный корсет, благодаря которому в дальнейшем можно избежать рецидивов болезни. Можно повысить подвижность грудного отдела позвоночника, увеличить амплитуду движений в суставах: как в межпозвоночных, так и в реберно-позвоночных;
обеспечить правильное глубокое дыхание; разработать и укрепить мышцы плечевого пояса; укрепить мышцы спины, восстановить физиологические изгибы и сформировать правильную осанку, благодаря этому сокращается нагрузка на позвоночник и межпозвонковые диски; устранить скованность глубоких мышц спины; укрепить дыхательные мышцы; улучшить вентиляцию легких; предупредить возможные осложнения.
ЛФК влияет на улучшение легочной вентиляции — это очень важно для пациентов, которые боятся глубоко вдохнуть, так как глубокий вдох провоцирует сильную боль в спине. Наличие подобной связи заставляет больных постепенно снижать глубину входа получается гиповентиляция (недостаточная вентиляция) нижних отделов легких, что может спровоцировать развитие пневмонии и ряда других легочных патологий.
ЛФК чрезвычайно положительно влияет на течение заболевания.
Все права на материалы и новости, опубликованные на сайте Управления здравоохранения Тамбовской области, охраняются в соответствии с законодательством РФ. Допускается цитирование с обязательной прямой ссылкой на Управление здравоохранения Тамбовской области.
Что вызывает боль в шее и плече?
Когда боль в шее и боль в плече возникают вместе, некоторых людей может беспокоить боль в шее. Для других боль в плече может быть более болезненной или ограничивать больше занятий. В зависимости от причины боли боль в шее и плече может меняться по интенсивности во время различных занятий.
Видео о причинах боли в шее СохранитьУзнайте о проблемах и состояниях, которые могут вызвать боль в шее.Смотреть: Боль в шее вызывает видео
Ниже приведены некоторые из возможных причин одновременного появления боли в шее и плече.
объявление
Распространенные причины боли в шее и плече
К наиболее частым причинам боли в шее и плече относятся:
Грыжа межпозвоночного диска шейного отдела
Когда жесткий внешний слой шейного диска (фиброзное кольцо) разрывается или частично разрывается, а мягкий внутренний слой (пульпозное ядро) начинает вытекать наружу, соседний нервный корешок может воспаляться и болеть.Если грыжа межпозвоночного диска в нижнем шейном отделе позвоночника, корешковая боль в области лопатки может сопровождать боль в шее.
Посмотреть видео о шейной грыже межпозвоночного диска
Шейный спондилез
Дегенерация шейного отдела позвоночника, также называемая шейным спондилезом, может включать шейный остеоартрит, шейный остеоартроз и другие состояния, вызывающие износ позвоночника. Поскольку позвоночник в конечном итоге начинает дегенерировать с возрастом, одно или несколько межпозвонковых отверстий (костные отверстия, где спинномозговые нервы выходят из позвоночного канала) могут стать меньше, что называется фораминальным стенозом.При меньшем пространстве спинномозговой нерв может сдавиться или воспалиться, в результате чего боль будет распространяться от шеи вниз к плечу.
См. Симптомы шейного спондилеза и шейной миелопатии
Напряжение мышц
Несколько мышц соединены с шеей и плечом, например, поднимающая лопатка и трапеция. Когда одна из этих мышц напрягается, боль и скованность могут ощущаться как в шее, так и в плече. Даже в тех случаях, когда растяжение мышц развивается только в области шеи или плеча, боль может относиться к соседней области тела.
См. Деформация шеи: причины и способы устранения
Ушиб жала
Когда в результате столкновения шея выгибается в стороны, нервы между шеей и плечом могут растягиваться, что приводит к травме от укуса. Травма от укуса, также называемая ожогом, обычно приводит к шоковой боли, которая простреливает руку, а также может включать покалывание, слабость или онемение. Жало обычно быстро проходит, но может длиться дольше. Спортивное столкновение, например, во время футбола или хоккея, является частой причиной травм от укуса.
Подробнее о травмах от жала на Sports-health.com
Иногда боль в шее и плече может иметь несколько причин. Например, травма, такая как столкновение с автомобилем или падение с лестницы, может вызвать грыжу межпозвоночного диска, перелом и растяжение мышц, которые способствуют боли в шее и плече.
В этой статье:
Другие причины боли в шее и плече
Некоторые менее распространенные причины боли в шее и плече могут включать:
Синдром грудного выхода
Это состояние возникает, когда нервы и / или кровеносные сосуды сжимаются в грудном выходе (небольшая область между верхним ребром и ключицей).Синдром грудного выхода чаще всего вызывает боль, покалывание, онемение или слабость в плече и / или руке. Также это может сопровождаться болью в шее. Когда синдром грудного выхода вызван сдавлением кровеносных сосудов, боль в шее может ощущаться как жаркая или холодная из-за плохого кровообращения. Когда нервы сдавлены, в шее может ощущаться покалывание или онемение.
См. Боль в шее при синдроме грудного выхода
Плечевой неврит
Воспаление или повреждение плечевого сплетения – группы нервов, проходящих через плечо от нижней части шеи и верхней части спины – называется плечевым невритом.Это состояние обычно начинается внезапно, например, с острой боли или боли, подобной электрошоку. Боль при плечевом неврите обычно ощущается на одной стороне тела в плече или руке, но также может ощущаться в шее. Покалывание, онемение и / или слабость также могут распространяться на плечо, руку или кисть.
См. Плечевой неврит (синдром Парсонажа-Тернера)
Шейный миофасциальный болевой синдром
Это состояние неизвестной причины включает болезненные триггерные точки в мышцах шеи и фасциях (соединительных тканях).Когда нажимается триггерная точка на шее, боль может передаваться вниз в плечо или другие близлежащие области.
Остеоартроз плеча
Разрушение защитного хряща плечевого сустава может привести к боли и воспалению. Дегенеративные изменения в плечевом суставе также могут вызывать сдавление нерва, которое излучает боль до шеи. 1
Подробнее о артрозе плеча на Arthritis-health.com
Фибромиалгия
Этот синдром обычно проявляется широко распространенной болью, утомляемостью, болезненными точками и обычно сосуществует с проблемами психического здоровья, такими как депрессия или беспокойство.Миофасциальная боль часто связана с триггерными точками, которые могут присутствовать в различных частях тела, особенно в шее и плечах. Триггерные точки могут ощущаться болезненными или напряженными, а при нажатии они могут передавать боль в близлежащие области.
См. Боль в шее от фибромиалгии
объявление
Существует множество других причин боли в шее и плече. Обратитесь к врачу, если боль в шее или плече не проходит более недели или двух. Если боль сопровождается какими-либо неприятными признаками или симптомами, такими как слабость, онемение, головокружение, тошнота или проблемы с координацией, немедленно обратитесь за медицинской помощью.
Узнайте, когда боль в спине может потребовать неотложной медицинской помощи
Список литературы
Симптомы опухоли Панкоста | Моффит
Опухоль Панкоста развивается в верхней части легкого, известной как верхушка легкого, и может вызвать несколько неприятных и болезненных симптомов при поражении грудной стенки или позвоночника. Эти симптомы редко включают кашель и одышку, которые характерны для других респираторных злокачественных новообразований, хотя опухоль Панкоста является разновидностью немелкоклеточного рака легких.Вместо этого многие пациенты испытывают острую боль в плече, боль в руке и мышечную слабость в результате давления опухоли на близлежащий нерв. Пациенты могут также испытывать другие неврологические симптомы, такие как покалывание, нарушение функции рук и потеря чувствительности.
Является ли боль в плече признаком рака легких?
Острая боль в плече или лопатке (лопатке) – одни из наиболее частых симптомов опухоли Панкоста, особенно на ее ранних стадиях. Боль обычно возникает, когда опухоль поражает одну или несколько близлежащих структур, таких как:
- Ребра
- Шея
- Локтевой нерв, идущий от руки к запястью
- Жаберное сплетение, нервные волокна, идущие вниз от позвоночника в плечо и руку
- Париетальная плевра, высокочувствительный внешний слой мембраны, выстилающий грудную полость.
- Эндоторакальная фасция, фиброзная ткань, отделяющая грудную стенку от диафрагмы и плевры
Боль в плече может быть симптомом других видов рака легких, помимо опухолей Панкоста, обычно, если опухоль легкого давит на определенный нерв или если рак распространяется на ткани или кости около плечевого сустава.
Важно отметить, что боль в плече с большей вероятностью вызвана ортопедическим заболеванием, таким как остеоартрит или травма вращательной манжеты плеча, чем раком легких.Тем не менее, боль в плече, которая сохраняется более нескольких дней, должна быть обследована медицинским работником. Дискомфорт в плече, связанный с раком легких, может усиливаться ночью, присутствовать во время отдыха или возникать без влияния на диапазон движений. Рак легкого, который не классифицируется как опухоль Панкоста, может также вызывать отрывистый кашель, одышку и хрипы среди других респираторных симптомов.
Другие симптомы опухоли Панкоста
По мере того, как опухоль Панкоста продолжает распространяться, может распространяться и боль.Пациенты с прогрессирующей опухолью Панкоста могут ощущать интенсивную, постоянную или иррадирующую боль в руках, вокруг грудной стенки, между лопатками или в верхней части спины. Пациенты, у которых опухоль распространилась на лестничные мышцы, также могут ощущать боль в подмышечной впадине.
Помимо разрушительной боли в различных областях верхней части тела, опухоль Панкоста может вызвать развитие следующих симптомов:
- Отек плеча
- Плотность груди
- Слабость или потеря координации в мышцах кисти
- Онемение или покалывание в руке
- Потеря мышечной ткани руки
- Усталость
- Необъяснимая потеря веса
Если опухоль Панкоста сжимает или раздражает нерв в симпатической нервной системе, который регулирует многие непроизвольные действия организма, у пациента может наблюдаться покраснение и / или чрезмерное потоотделение лица.Иногда врачи называют эти осложнения синдромом Панкоста. Эти симптомы обычно поражают только одну сторону лица – ту же сторону, где опухоль вызывает сжатие, – и могут развиваться задолго до того, как раковые клетки вторгаются в близлежащие ткани.
Некоторые пациенты также испытывают покалывание или покалывание в руках. Этот симптом, иногда называемый парестезией, также является результатом сдавления нерва. В запущенных случаях это сжатие может привести к необратимой потере чувствительности.
Примерно у 40% пациентов с опухолью Панкоста также развиваются симптомы синдрома Хорнера. Синдром Хорнера характеризуется несколькими собственными осложнениями, включая опущение век, уменьшение размера зрачка и неспособность нормально потеть. Другой возможный симптом синдрома Хорнера – энофтальм или смещение глазного яблока.
Факторы риска опухоли Панкоста
Опухоли Панкоста и другие виды рака легких имеют много общих факторов риска – характеристики или поведение, которые могут увеличить вероятность развития определенного состояния.Установленные факторы риска опухолей Панкоста включают:
- Курительный табак
- Продолжительное воздействие пассивного курения, асбеста или других промышленных веществ, таких как никель и хром
- Быть мужчиной
- Быть в возрасте от 50 до 60 лет
Опухоли Панкоста могут поразить любого, включая людей, у которых нет никаких известных факторов риска этого рака. Тем не менее, люди с одним или несколькими факторами риска должны проявлять особую осторожность при обращении за медицинской помощью по поводу симптомов и получении соответствующего лечения.
Насколько распространены опухоли Панкоста?
Опухоли Панкоста встречаются редко и составляют менее 3–5% всех случаев рака легких. Это означает, что их сложнее диагностировать и лечить, поскольку не многие врачи имеют опыт лечения этого сложного заболевания. Вот почему вам следует посетить крупномасштабный онкологический центр, такой как Онкологический центр Моффитта, для расширенной диагностики и лечения опухолей Панкоста. Наши специалисты обладают уникальным опытом в лечении таких необычных злокачественных новообразований легких.
Подход онкологического центра Моффитта к опухолям Панкоста
Многопрофильная команда в рамках программы торакальной онкологии онкологического центра Моффитта использует передовые технологии и специализированный опыт для эффективного выявления опухолей Панкоста и сотрудничает для создания усовершенствованных планов лечения. Как крупномасштабный онкологический центр со специалистами, специализирующимися исключительно на раке легких, наша команда регулярно занимается лечением опухолей Панкоста и возглавляет амбициозную программу клинических испытаний, чтобы облегчить прорыв в лечении.Свидетельством нашей приверженности исследованиям является то, что Моффитт – это комплексный онкологический центр, назначенный Национальным институтом рака, – единственный подобный онкологический центр, расположенный во Флориде.
Если вы столкнулись с возможными симптомами опухоли Панкоста, Моффит может обратиться к вашему лечащему врачу, чтобы помочь вам найти ответы и получить специализированную помощь легких. Свяжитесь с нами по телефону 1-888-663-3488 или заполните новую регистрационную форму пациента, чтобы проконсультироваться с врачом Моффитта.
Медицинский осмотр доктора Лэри Робинсона.
Ваш путеводитель по обезболиванию
2. Вы повредили мышцу
Частой и распространенной причиной боли в лопатке является растяжение мышц, также известное как растяжение мышцы. Это может быть результатом чрезмерного использования или нагрузки на руки или верхнюю часть спины.
Мышца также может растянуться, если вы спали в новой постели, в новом положении или даже недавно начали новую программу упражнений.Свою роль также может сыграть плохая осанка. Когда вы наклоняетесь вперед, это создает нагрузку на мышцы спины. В результате вы можете почувствовать боль под лопаткой.
3. У вас заболевание шеи
Артрит шеи может вызывать локальную боль в шее, а также боль в лопатке из-за напряжения мышц. Стеноз позвоночника, сужение спинного мозга, защемление нерва в шейном отделе позвоночника из-за смещения межпозвоночного диска или артрит, а также проблемы с дисками между костями позвоночника также могут вызывать иррадирующую боль в лопатках.
4. У вас есть заболевание плеча
Разрыв вращающей манжеты или замерзание плеча может вызвать боль в области лопатки. Если вы недавно получили травму плеча, это также может быть причиной боли в лопатке.
Травма вращательной манжеты плеча.5. У вас есть заболевание грудного отдела позвоночника
Грудной отдел позвоночника – это часть позвоночника, которая находится между лопатками (см. Рисунок ниже). Артрит грудного отдела позвоночника может вызывать боль в области лопаток либо из-за излучающей боли, либо из-за напряжения мышц.
В этих и многих других случаях упражнения, включая растяжку и укрепление, могут помочь облегчить вашу боль и обеспечить адекватную поддержку тем участкам тела, которые в этом нуждаются.
Грудной отдел позвоночника6. Вы сломали лопатку
Перелом лопатки обычно очевиден. В начале травмы вы почувствуете сильную боль. Часто это вызвано прямым ударом или травмой, например, автомобильной аварией. Когда это происходит, очень важно немедленно обратиться за медицинской помощью.Избегайте использования пораженной стороны. Повязка может помочь, пока вы не получите необходимое лечение.
Перелом лопатки (перелом лопатки)Одним из состояний, повышающих риск переломов лопатки, является остеопороз. Это когда организм теряет костную ткань, что приводит к снижению плотности костной ткани. Это делает кости хрупкими, и их легко сломать или повредить. Однако, если у вас остеопороз, силовые тренировки имеют большое значение, когда дело доходит до укрепления тела и его суставов.
7.Воспаление нерва в области лопатки
Такое воспаление может возникнуть в результате ношения на плече тяжелой нагрузки, например тяжелого рюкзака, или инфекций. Это может привести к широко распространенной боли в области лопатки, а также к нарушению мышечной функции. Это может привести к тому, что лопатка будет торчать со спины, а не прижаться к груди.
8. У вас особое заболевание сердца или легких
Если у вас болит левая лопатка, это может быть признаком определенных заболеваний сердца, таких как перикардит или расслоение аорты.Рак легких может также проявляться в виде боли в лопатке. Если у вас есть другие симптомы, такие как одышка, головокружение или боль в груди, обратитесь за неотложной медицинской помощью. Это не симптомы, которые следует игнорировать. Такие условия могут привести к опасной для жизни ситуации. Обратитесь в ближайшее отделение неотложной помощи.
9. У вас широко распространенная боль (фибромиалгия)
Если это не новая боль, и боль приходит и уходит, у вас может быть более хроническое заболевание, такое как фибромиалгия, которая является распространенным заболеванием, поражающим 3-6%. людей.Он классифицируется по широко распространенной боли и утомляемости. Симптомы могут быть похожи на симптомы растяжения мышц. Если вы подозреваете, что у вас фибромиалгия, запишитесь на консультацию к врачу.
Как уменьшить боль в лопатке?
При большинстве форм боли в лопатке вы можете использовать следующие рекомендации, чтобы облегчить боль и вернуться к своим обычным занятиям.
1. Упражнения
Следует отметить, что в большинстве случаев упражнения являются методом выбора для облегчения боли.Упражнения развивают силу и помогают поддерживать травмированную область. Упражнения на растяжку помогают снять напряжение в мышцах. Однако упражнения нельзя продолжать, если боль усиливается. Ошибайтесь с осторожностью. По-медленнее. Профилактические упражнения в следующем разделе предлагают примеры упражнений, которые вы можете попытаться восстановить после боли в плече.
Не знаете с чего начать? В приложении Injurymap вы найдете нужные упражнения в нужное время. Попробуйте приложение для скорейшего восстановления.
2.Замедление
Усиливается ли ваша боль при выполнении определенных движений или действий? Вероятно, это хорошая идея, чтобы сделать перерыв. Избегайте действий, вызывающих боль, в течение 24 – 48 часов. Дайте вашему телу время на восстановление и отдых, особенно если боль может быть результатом чрезмерного использования.
Удивительно, но ваше тело довольно способно к самоисцелению. Для этого ему просто нужно время. Например, если боль возникла после особенно интенсивной тренировки, вашему организму может потребоваться время, чтобы адаптироваться.Вероятно, в мышечной ткани произошли микротрещины.
Тело залечивает слезы, а также адаптирует мышечную ткань, чтобы выдерживать аналогичные нагрузки в будущем. Через пару дней попробуйте вернуться к своим обычным занятиям, но уменьшите вес и давление на мышцы, а также продолжительность вашей активности. Если боль не исчезнет, рекомендуется обратиться за советом к специалисту, например к специалисту по спортивной медицине или ревматологу.
3. Попробуйте холодную или тепловую терапию.
Лед – быстрое средство для облегчения боли.Перед нанесением на кожу оберните лед или охлаждающее устройство влажной тканью. Приложите холодный прибор на 15-20 минут. Между нанесениями оставьте около 45 минут. Лед или холод снижает приток крови к пораженному участку. Таким образом можно уменьшить воспаление и отек. В результате вы чувствуете меньше боли.
Некоторые люди предпочитают тепло холоду. Выбирайте то, что вам больше всего нравится, или чередуйте их. В частности, тепло может принести облегчение, если ваши мышцы напряжены. Тепло стимулирует кровоток в пораженной области, а также расслабляет местные мышцы.
4. Примите безрецептурные обезболивающие.
Безрецептурные обезболивающие – это быстрый способ уменьшить воспаление и боль. Аспирин, ибупрофен, напроксен (в США) и парацетамол (ацетаминофен в США) – все это жизнеспособные варианты.
Не принимайте эти лекарства дольше 10-14 дней. Длительное употребление связано с проблемами желудочно-кишечного тракта и другими побочными эффектами. Большинство этих лекарств предназначены для краткосрочного использования.
Если ваша боль или состояние не улучшаются вовремя, обратитесь к врачу или физиотерапевту.Кроме того, если в это время вы продолжаете тяжелые упражнения, будьте осторожны! Это может притупить ваше восприятие боли, поскольку упражнения стимулируют естественные болеутоляющие средства вашего тела.
5. Сделайте себе массаж
А еще лучше закажите массаж. Если это невозможно, вы можете попробовать простые домашние средства. Лучше всего подойдет поролоновый валик или массажный мяч. Подкатывайте валик или шарик из поролона под лопатку, пока не найдете болезненное место. Как только вы найдете место, медленно катайтесь из стороны в сторону, вверх-вниз или по кругу.Делайте это минуту или больше. Это должно быть похоже на приятную боль – как будто вы что-то отпускаете. Не стесняйтесь использовать этот метод один или даже два раза в день.
6. Иглоукалывание может помочь
Иглоукалывание использовалось веками. Он работает, вызывая рефлекс, заставляющий мышцы расслабляться. Это снятие напряжения может привести к облегчению боли. Некоторые люди очень хорошо воспринимают эту технику.
7. Ничего из этого не работает для вас? Пора посоветоваться с профессионалами.
Если ни один из них не дает обезболивающего, запишитесь на прием к врачу или физиотерапевту.Они оценят ваше состояние, поставят диагноз и предложат индивидуальный план лечения для вас и вашей ситуации.
Предотвращение боли в лопатке
После того, как вы нашли эффективный способ облегчить боль, следующим шагом будет профилактика. Как вы можете предотвратить повторение этой боли? Главный путь к профилактике – упражнения. Укрепление и растяжение уязвимой или ранее травмированной области поможет вам избежать боли в будущем. Убедитесь, что вы постепенно переходите к упражнениям.
Регулярно выполняйте физические упражнения и помните, что ключ к долгосрочному облегчению – это продолжать тренировки, которые вам часто придется выполнять в течение многих месяцев. Укрепляющие упражнения нужно делать два-три раза в неделю с однодневным-двухдневным перерывом. Упражнения на растяжку можно делать ежедневно.
Начинать раз в два дня. Примерно через неделю увеличивайте его до двух раз каждые два дня. Примерно через 4-6 недель попробуйте выполнять эти упражнения 2-3 раза в день через день. Следующие упражнения вы можете найти в Injurymap.Приложение избавляет от необходимости строить догадки во время тренировки. Это поможет вам легко освоиться и проведет вас через каждый шаг.
Боль в лопатке | Госпиталист
Случай
67-летняя женщина была направлена на лечение в связи с двухнедельной болью в левом плече, из-за которой она не могла спать и двигать рукой, а также мешала работе машинистки. Боль локализовалась в задней части плеча, медиальнее лопатки, распространялась вниз по левой руке и носила позиционный характер. Она не заметила уменьшения диапазона движений.
После отказа от стероидов и НПВП ее направили к мануальному терапевту, который не уменьшил боль в плече. Когда она встала из-за стола, она заметила, что у нее с обеих сторон грудины на уровне первого и второго ребер возникают давящие боли в груди с обеих сторон. С тех пор она принимала значительные дозы опиатов и пероральных стероидов, но без боли.
Физический осмотр
Осмотр плеча выявил двусторонний нормальный объем движений без крепитации.Голова пациентки слегка наклонена, спина повернута вбок. На медиальной стороне левой лопатки была ощутимая болезненная масса. Пальпация ромбовидной мышцы вызвала сильную острую боль, которая распространялась вниз по руке и воспроизводила ее симптомы (см. Образцы фотографий 1 и 2).
Ромбовидный спазм
Этиология: Растяжение или спазм ромбовидных мышц обычно вызвано чрезмерной нагрузкой на плечо и руку, особенно во время повторяющихся действий над головой, таких как подача теннисного мяча или попытка положить предметы на высокую полку.Это также может быть результатом таких действий, как длительное использование компьютера, проблема, с которой сталкивается этот пациент.
Анатомия: Ромбовидные тела берут начало на последнем (седьмом) шейном и первых пяти грудных позвонках и прикрепляются к медиальному краю лопатки. Они работают с поднимающими лопатками и верхней трапециевидной мышцей, чтобы поднимать и втягивать лопатку. Спазмы ромбовидных мышц относятся к боли в локальной и ограниченной области, а также вниз по боковой поверхности руки и часто сопровождаются триггерными точками в поднимающих лопатках, трапециевидных мышцах и большой и малой грудных мышцах.(См. Фото 3a, 3b и 4).
Лечение
Ромбовидный спазм следует лечить путем местной инъекции лидокаина и депо кортикостероидов в ромбовидную мышцу. Лидокаин обеспечивает прямой эффект уменьшения текущего спазма, а противовоспалительный эффект стероида уменьшает рецидивы.
Ромбовидная инъекция
Для введения ромбовидной инъекции сначала найдите ромбовидную мышцу медиальнее лопатки на заднем плече. Ромбовидная мышца в спазме часто представляет собой болезненное пальпируемое образование.Затем определите область точечной болезненности. Введите лидокаин и кортикостероид. Правильное расположение будет подтверждено немедленным обезболиванием; однако для облегчения боли при приеме стероида может потребоваться до недели.
Трехмесячное наблюдение
Пациент вернулась через три месяца после того, как ее ромбовидная мышца была инъецирована лидокаином и препаратом депо-стероидов. Она возобновила работу машинисткой и выполняет упражнения по профилактике ромбовидного спазма. Она хорошо спит и без боли может двигать рукой.Она активна в повседневных делах и любит делать покупки с друзьями.
Профилактика
Профилактика может быть достигнута с помощью следующих ромбовидных упражнений:
- Сядьте, вытянув ноги перед собой. Согните правое колено и поставьте правую ногу слева / снаружи от левого колена. Правой рукой возьмитесь за правую лодыжку и держитесь за нее. Держась за правую лодыжку, откиньтесь назад. (См. 5A.)
- Ключ: прижмите правый локоть к правому колену и направьте / толкните правое плечо к полу перед собой.(См. 5B.)
- Встаньте, расставив руки по бокам. Вытяните одну руку поперек тела, а другой потяните к себе. (См. 5C.)
- Сядьте на стул, твердо поставленный на пол. Поднимите правую ногу и положите правую щиколотку на колено левой ноги. Обхватите правую лодыжку правой рукой и положите правый локоть на правое колено. Левой рукой возьмитесь за спинку стула и поверните туловище влево, чтобы посмотреть через левую руку. (См. 5D.)
Доктор Фикалора – адъюнкт-профессор медицины Медицинского колледжа клиники Майо, а Герхарт – студент третьего курса медицинского колледжа клиники Майо, Рочестер, Миннесота.
Что такое боль в плече что излучается по руке?
Опубликовано:
Испытывали ли вы когда-нибудь боль или ощущение защемления в руке, которые не проходят?
Если да, то вы не одиноки.Постоянная боль в руке – одна из наиболее частых жалоб, которые мы видим здесь, в Chris Bailey Orthopaedics.
Учитывая, что мы специализируемся на коленях и плечах, это может показаться вам немного странным. Но тогда боль – скользкий покупатель. То, что вы чувствуете дискомфорт в одной части тела, не означает, что проблема возникла там. Это может быть , , как говорят врачи, откуда-то еще.
То же самое и с болью в руке. Довольно часто мы обнаруживаем, что постоянный дискомфорт в руке на самом деле вызван плечом.Что может вызвать путаницу при обследовании. «Почему ты сосредоточен на моем плече?» люди спрашивают. “Ты на шесть дюймов выше!” Мы можем понять разочарование.
Что может происходить
Причина, по которой плечи иногда относят боль к рукам, связана с расположением наших нервных корешков. Те же самые, которые снабжают вашу вращающую манжету – ту группу сухожилий и мышц, которая позволяет вашей руке двигаться и оставаться в ее гнезде, – также придают ощущение кожи ниже по руке.Итак, в несколько ненаучном смысле ваш мозг «обманывают», думая, что проблема в руке, а не в плече.
Существует ряд различных причин, по которым ваше плечо может сыграть эту уловку – и, чтобы внести ясность, нам нужно будет тщательно изучить вас, чтобы узнать ответ.
Боль, которая продолжается во время отдыха, особенно если это болезненное ощущение вверх и вниз по руке, может, например, указывать на остеоартрит (хотя в плечах она встречается гораздо реже, чем в других частях тела, например в коленях и бедрах).Боль, возникающая при движении, особенно если это “ захватывающая ” или сжимающая боль, может указывать на такое состояние, как тендинит (отек сухожилия после травмы), субакромиальный спазм (раздражение или воспаление сухожилий под лопаткой) или разрыв вращательной манжеты.
Что мы будем делать дальше
Один из способов лечения таких необъяснимых болей – это инъекция местного анестетика в плечо. Если боль в руке исчезает временно (то есть всего на несколько дней), это хороший признак того, что причиной действительно является плечо.Затем мы сможем сосредоточить наше лечение на этом и найти причину вашей боли. С другой стороны, если инъекция работает какое-то время и, кажется, уменьшает боль в руке, мы могли бы продолжить прогресс с помощью некоторой целевой физиотерапии.
Иногда лучший способ действий – контролировать и контролировать дискомфорт в среднесрочной перспективе, либо с помощью физиотерапии, либо, возможно, с помощью инъекции стероидов каждые шесть-12 месяцев. Но, конечно, также возможно, что проблема недоступна ни физиотерапевту, ни инъекциям.Когда это произойдет, мы можем рассмотреть варианты хирургического вмешательства, чтобы навсегда избавиться от боли.
Вы игнорировали длительную боль в руке или плече? Не думайте, что вы должны мириться с этим вечно! Запишитесь на прием к терапевту или запишитесь на прием напрямую у нас. Мы будем очень рады помочь вам узнать, что происходит, и как мы можем помочь вам вернуться к нормальной жизни.
Боль в шее и руке | Джошуа Ли, доктор медицины, доктор философии
По материалам http: // orthoinfo.org / topic.cfm? topic = A00332
Радикулопатия шейки матки (защемление нерва)
Информация о радикулопатии шейки матки также доступна на испанском языке: Radiculopatía cervical (nervio pinzado) .
Шейная радикулопатия, обычно называемая «защемлением нерва», возникает, когда нерв на шее сдавливается или раздражается в том месте, где он разветвляется от спинного мозга. Это может вызвать боль, которая излучается в плечо, а также мышечную слабость и онемение, которые распространяются вниз по руке в кисть.
Шейная радикулопатия часто вызывается «износом» изменений позвоночника с возрастом, например, артритом. У молодых людей это чаще всего вызвано внезапной травмой, которая приводит к грыже межпозвоночного диска.
В большинстве случаев радикулопатия шейки матки хорошо поддается консервативному лечению, которое включает медикаменты и физиотерапию.
Шейная радикулопатия чаще всего возникает из-за дегенеративных изменений позвоночника с возрастом или из-за травмы, которая вызывает грыжу или выпуклость межпозвоночного диска.
Дегенеративные изменения. По мере того как диски в позвоночнике стареют, они теряют высоту и начинают выпирать. Также они теряют влагу, начинают сохнуть и становятся жестче. Эта проблема вызывает засорение или коллапс дискового пространства и потерю высоты дискового пространства.
( Left ) Вид сбоку здорового шейного позвонка и диска. ( Правый ) Диск, который выродился и разрушился.
По мере того, как диски теряют высоту, позвонки сближаются.Тело реагирует на сжатие диска, образуя больше кости – так называемых костных шпор – вокруг диска, чтобы укрепить его. Эти костные шпоры способствуют укреплению позвоночника. Они также могут сузить отверстие – небольшие отверстия на каждой стороне позвоночника, где выходят нервные корешки, – и защемить нервный корешок.
Дегенеративные изменения дисков часто называют артритом или спондилезом . Эти изменения нормальны и случаются у всех. Фактически, почти у половины всех людей среднего и старшего возраста изношены диски и защемлены нервы, которые не вызывают болезненных симптомов.Неизвестно, почему у одних пациентов появляются симптомы, а у других – нет.
Грыжа межпозвоночного диска (вид сбоку и в разрезе)
Грыжа межпозвоночного диска. Грыжа диска возникает, когда его студенистый центр (ядро) прижимается к его внешнему кольцу (кольцу). Если диск сильно изношен или поврежден, ядро может полностью сдавиться. Когда грыжа межпозвоночного диска выпячивается в направлении позвоночного канала, она оказывает давление на чувствительный нервный корешок, вызывая боль и слабость в области, которую нерв снабжает.
Грыжа межпозвоночного диска часто возникает при подъеме, вытягивании, сгибании или скручивании.
Симптомы
В большинстве случаев боль при шейной радикулопатии начинается с шеи и распространяется вниз по руке в области, обслуживаемой поврежденным нервом. Эта боль обычно описывается как жгучая или острая. Определенные движения шеи – например, вытягивание, растяжение шеи или поворот головы – могут усилить боль. Другие симптомы включают:
- Покалывание или ощущение «иголок» в пальцах или руке
- Слабость мышц руки, плеча или кисти
- Потеря чувствительности
Некоторые пациенты сообщают, что боль уменьшается, когда они кладут руки на голову.Это движение может временно уменьшить давление на нервный корешок.
Осмотр врача
Медицинский осмотр
После обсуждения вашей истории болезни и общего состояния здоровья ваш врач спросит вас о ваших симптомах. Затем он или она осмотрит вашу шею, плечо, руки и кисти на предмет мышечной слабости, потери чувствительности или любых изменений в ваших рефлексах.
Ваш врач может также попросить вас выполнить определенные движения шеи и рук, чтобы попытаться воссоздать и / или облегчить ваши симптомы.
Тесты
На этом МРТ-изображении показаны выпуклые диски, давящие на спинной мозг (красные стрелки).
Воспроизведено из Boyce R, Wang J: Оценка боли в шее, радикулопатии и миелопатии: визуализация, консервативное лечение и хирургические показания. Лекции учебного курса 52. Роузмонт, Иллинойс, Американская академия хирургов-ортопедов, 2003 г., стр. 489-495.
Рентгеновские снимки. Обеспечивают изображения плотных структур, например костей. Рентген покажет расположение костей на шее.Он также может выявить сужение отверстия и повреждение дисков.
Компьютерная томография (КТ). Более детальная, чем обычный рентгеновский снимок, компьютерная томография может помочь вашему врачу определить, есть ли у вас костные шпоры возле отверстия в шейном отделе позвоночника.
Магнитно-резонансная томография (МРТ). Эти исследования позволяют лучше понять мягкие ткани тела. МРТ шеи может показать, вызвано ли сдавление нерва повреждением мягких тканей, например выпуклостью или грыжей межпозвоночного диска.Это также может помочь вашему врачу определить, есть ли повреждение спинного мозга или нервных корешков.
Электромиография (ЭМГ). Электромиография измеряет электрические импульсы мышц в состоянии покоя и во время сокращений. Исследования нервной проводимости часто проводятся вместе с ЭМГ, чтобы определить, нормально ли функционирует нерв. Вместе эти тесты могут помочь вашему врачу определить, вызваны ли ваши симптомы давлением на корешки спинномозговых нервов и повреждением нервов или другим заболеванием, которое вызывает повреждение нервов, например диабетом.
Лечение
Важно отметить, что большинство пациентов с шейной радикулопатией со временем выздоравливают и не нуждаются в лечении. У некоторых пациентов боль проходит относительно быстро – за несколько дней или недель. Для других это может занять больше времени.
Это также обычное явление для шейной радикулопатии, которая улучшилась, чтобы вернуться в какой-то момент в будущем. Даже когда это происходит, обычно становится лучше без какого-либо специального лечения.
Однако в некоторых случаях радикулопатия шейки матки не проходит.Эти пациенты нуждаются в обследовании и лечении.
Нехирургическое лечение
Первоначальное лечение шейной радикулопатии нехирургическое. Варианты консервативного лечения включают:
Мягкий шейный воротник. Это мягкое кольцо, которое оборачивается вокруг шеи и удерживается на липучке. Ваш врач может посоветовать вам носить мягкий шейный воротник, чтобы мышцы шеи отдыхали и ограничивали движения шеи. Это может помочь уменьшить защемление нервных корешков, сопровождающих движение шеи.Мягкий воротник следует носить только в течение короткого периода времени, поскольку длительное ношение может снизить силу мышц шеи.
Физиотерапия. Специальные упражнения могут помочь облегчить боль, укрепить мышцы шеи и улучшить диапазон движений. В некоторых случаях можно использовать вытяжение, чтобы мягко растянуть суставы и мышцы шеи.
Лекарства. В некоторых случаях лекарства могут помочь улучшить ваши симптомы.
- Нестероидные противовоспалительные препараты (НПВП). НПВП, включая аспирин, ибупрофен и напроксен, могут облегчить боль, если ваша боль вызвана раздражением или воспалением нервов.
- Устные кортикостероиды. Короткий курс пероральных кортикостероидов может помочь облегчить боль за счет уменьшения отека и воспаления вокруг нерва.
Инъекция в фасеточный сустав в шейный отдел позвоночника.
- Стероидные инъекции. В этой процедуре стероиды вводятся рядом с пораженным нервом, чтобы уменьшить местное воспаление.Инъекция может быть помещена между пластинками (эпидуральная инъекция), в отверстие (избирательная нервная инъекция) или в фасеточный сустав. Хотя инъекции стероидов не снимают давление на нерв, вызванное узким отверстием, выпуклостью или грыжей межпозвоночного диска, они могут уменьшить отек и облегчить боль на достаточно долгое время, чтобы позволить нерву восстановиться.
- Наркотики. Эти лекарства предназначены для пациентов с сильной болью, которая не купируется другими способами.Наркотики обычно назначают только на ограниченный срок.
Хирургическое лечение
Если после определенного периода времени консервативное лечение не помогает облегчить симптомы, врач может порекомендовать операцию. Существует несколько хирургических процедур для лечения радикулопатии шейки матки. Процедура, которую рекомендует ваш врач, будет зависеть от многих факторов, включая симптомы, которые вы испытываете, и расположение пораженного нервного корешка.
Четыре теста для определения защемления нерва на шее
Если у вас есть какие-либо из следующих симптомов, возможно, у вас защемление нерва:
- Боль в шее, отдающая от локтя или кончиков пальцев
- Боль в лопатке
- Слабость кисти, руки или плеча
- Тупые боли, онемение или покалывание
- Боль усиливается от движений шеи
Если у вас есть какие-либо из вышеупомянутых симптомов, проведите этот тест на самодвижение, чтобы определить, является ли защемление нерва причиной вашей боли:
- Испытание на натяжение руки:
- Сначала проведите этот тест на своей безболезненной руке, чтобы определить естественный диапазон комфортных движений.
- Вытяните безболезненную руку прямо перед собой, удерживая запястье прямым и на одной линии с рукой.
- Выверните запястье наружу так, чтобы ладонь была обращена от тела.
- Вытяните руку в стороны, насколько это возможно. К концу этого движения ваша позиция должна выглядеть как на изображении ниже:
- Попробуйте то же движение болезненной рукой. К тому времени, как вы вытянете запястье, если вы начнете ощущать усиление симптомов на пути по всей руке или шее, остановитесь.Вы дали положительный результат на напряжение рук.
- Если вы все еще не чувствуете усиления симптомов, продолжайте разводить руку в сторону.
- Если вы чувствуете боль, онемение или покалывание в руке, когда вы ее вытягиваете, и / или вы не можете протянуть руку до неболезненной руки, значит, у вас положительный результат на напряжение руки, и вам следует перейти к следующему тесту.
- Если во время этого теста у вас не было симптомов или ограниченного диапазона движений, остановитесь. Вполне вероятно, что источником вашей боли является не защемленный нерв.
- Испытание на сжатие шеи:
- Вам следует продолжить этот тест, если вы дали положительный результат на натяжение руки. Еще раз, вы хотите начать со своей неболезненной стороны, чтобы получить хорошую основу.
- Наклоните голову в сторону, не вызывающую боли (если левая сторона – хорошая сторона, наклоните голову влево и наоборот).
- Держа голову согнутой, слегка поверните голову наружу, как если бы вы смотрели через плечо
- Удерживайте это положение 30-60 секунд.
- Проделать то же движение в больную сторону
- Если вы чувствуете боль в шее, боль или покалывание, которые распространяются вниз по руке, или онемение, значит, ваш тест положительный.
- Проверка поворота головы:
- Если вы дали положительный результат по обоим тестам, сначала проведите этот тест на своей неболезненной стороне.
- Поверните голову в сторону, не причиняющую боли, и задержите ее на несколько секунд. У вас должно быть полное движение и отсутствие боли.
- Поверните голову на больную сторону и задержите ее на несколько секунд.Если у вас ограниченное движение или вы не можете повернуть голову на эту сторону так далеко, как могли бы на неболезненную сторону, значит, ваш тест положительный.
- Испытание сброса:
- Для этого теста вы захотите увидеть, уменьшит ли ослабление напряжения нерва ваши симптомы. Вы можете сделать это, наклонив голову ВПЕРЕД с болезненной стороны (аналогично тесту на сжатие).
- Держите руку безболезненной до минуты
- Спросите себя, снимает ли это ваши симптомы.Вы чувствуете меньшее онемение и покалывание в руке? Или тепло, как будто ваша рука снова чувствует себя?
Если результаты всех четырех упражнений положительны, вероятно, причиной вашей боли может быть защемление нерва. Если вы дали положительный результат, возможно, вас заинтересуют эти домашние средства от нервной боли.


 д.)
д.) При таком заболевании формируется синдром жгучей боли в пятках;
При таком заболевании формируется синдром жгучей боли в пятках;
 Чем лечить: выбрать лекарственные препараты или народные методы?
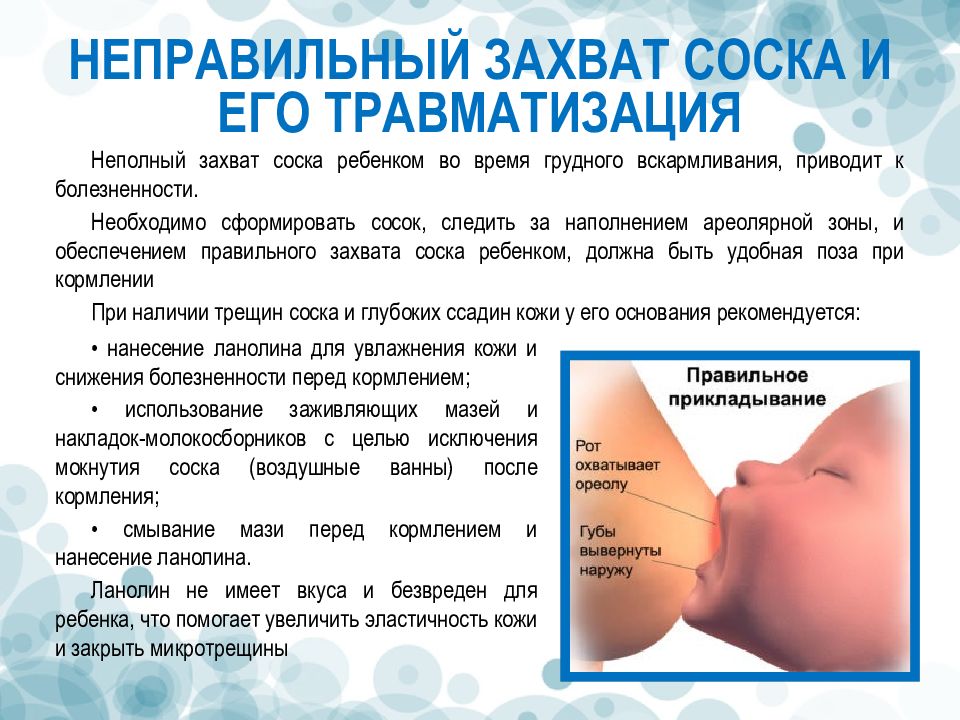
Чем лечить: выбрать лекарственные препараты или народные методы? Кроме того, на формирование молока необходим всё тот же кальций. Но любая любящая мама скорее смирится с этой болью, чем отлучит ребенка от груди слишком рано. Ведь грудное вскармливание – это самая лучшая инвестиция в здоровье малыша! Тем ни менее, с запястьями тоже надо что-то делать.
Кроме того, на формирование молока необходим всё тот же кальций. Но любая любящая мама скорее смирится с этой болью, чем отлучит ребенка от груди слишком рано. Ведь грудное вскармливание – это самая лучшая инвестиция в здоровье малыша! Тем ни менее, с запястьями тоже надо что-то делать. Для ежедневного использования хранить в герметичной таре. А, непосредственно перед употреблением, перемалывать в блендере. Проращивание меняет биохимию в семенах, и приводит кальций в наилучшую для усвоения форму. Понятно, что использовать надо не жареные семена, но и перед употреблением их рекомендуется термически не обрабатывать.
Для ежедневного использования хранить в герметичной таре. А, непосредственно перед употреблением, перемалывать в блендере. Проращивание меняет биохимию в семенах, и приводит кальций в наилучшую для усвоения форму. Понятно, что использовать надо не жареные семена, но и перед употреблением их рекомендуется термически не обрабатывать.



 Для сосудов опасны противозачаточные и некоторые виды гормональной терапии.
Для сосудов опасны противозачаточные и некоторые виды гормональной терапии.


 Врач разрушает больные сосуды мощным лучом света. Проявления на коже сразу пропадают.
Врач разрушает больные сосуды мощным лучом света. Проявления на коже сразу пропадают. Только при этом условии микросклеротерапия безопасна.
Только при этом условии микросклеротерапия безопасна.


 Почему болят суставы рук, возможные причины и эффективное лечение. Болевые ощущения в суставах рук возникают не только у тех людей, чья работа связана с постоянной физической нагрузкой. Условно причины, по которым возникают сильные боли в суставах рук, можно разделить на две большие группы Чтобы быстро снять боль в суставах рук, требуется комплексное лечение, в котором одни методы дополняют другие. Главная Травматология и ортопедия Болят суставы рук: причины и лечение. Лечение зависит от характера заболевания и носит комплексный характер, при котором одни методы дополняют другие. Главная Список болезней Болезни суставов Болят суставы пальцев рук что делать? Болезни суставов виды, причины, симптомы и лечение. Боль в коленном суставе. Быстро вылечить боль дома без операции и лекарств на . Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. ДЛЯСУСТАВОВ Результат гарантирован на долго. Уникальный медицинский прибор для лечения дома.
Почему болят суставы рук, возможные причины и эффективное лечение. Болевые ощущения в суставах рук возникают не только у тех людей, чья работа связана с постоянной физической нагрузкой. Условно причины, по которым возникают сильные боли в суставах рук, можно разделить на две большие группы Чтобы быстро снять боль в суставах рук, требуется комплексное лечение, в котором одни методы дополняют другие. Главная Травматология и ортопедия Болят суставы рук: причины и лечение. Лечение зависит от характера заболевания и носит комплексный характер, при котором одни методы дополняют другие. Главная Список болезней Болезни суставов Болят суставы пальцев рук что делать? Болезни суставов виды, причины, симптомы и лечение. Боль в коленном суставе. Быстро вылечить боль дома без операции и лекарств на . Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. ДЛЯСУСТАВОВ Результат гарантирован на долго. Уникальный медицинский прибор для лечения дома. 39870р. Гарантия результатаЕсть противопоказания. Посоветуйтесь с врачом.
39870р. Гарантия результатаЕсть противопоказания. Посоветуйтесь с врачом.
 Предполагаю, что нужно пить витамины. У меня вообще суставы на ногах болели, когда ГВ пошло на убыль, ноги болеть перестали. За последний месяц заметила, что стали болеть все суставы. началось всё с мелких суставом (кисти), а теперь и Ой, че только у меня ни болело на ГВ. :crazy. Боли в суставах и ГВ. Всем привет! ) девчонки, подскажите пожалуйста, может было у кого такое? У меня по утрам боль в пальцах на руках, больно согнуть. Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. Вылечить в домашних условиях без операции и лекарств! на . ДЛЯСУСТАВОВ Результат гарантирован на долго. Разогревающий эффект. Для быстрого снятия боли в спине, мышцах, суставах.Есть противопоказания. Посоветуйтесь с врачом.
Предполагаю, что нужно пить витамины. У меня вообще суставы на ногах болели, когда ГВ пошло на убыль, ноги болеть перестали. За последний месяц заметила, что стали болеть все суставы. началось всё с мелких суставом (кисти), а теперь и Ой, че только у меня ни болело на ГВ. :crazy. Боли в суставах и ГВ. Всем привет! ) девчонки, подскажите пожалуйста, может было у кого такое? У меня по утрам боль в пальцах на руках, больно согнуть. Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. Вылечить в домашних условиях без операции и лекарств! на . ДЛЯСУСТАВОВ Результат гарантирован на долго. Разогревающий эффект. Для быстрого снятия боли в спине, мышцах, суставах.Есть противопоказания. Посоветуйтесь с врачом. Вещество также оказывает сосудорасширяющее и обезболивающее действие. Оно уменьшает воспаление, восстанавливает и укрепляет суставы. Кедровая живица часто применяется от остеохондроза.
Вещество также оказывает сосудорасширяющее и обезболивающее действие. Оно уменьшает воспаление, восстанавливает и укрепляет суставы. Кедровая живица часто применяется от остеохондроза. Боль в тазобедренных суставах после родов проходит спустя 12 недели. Иногда после родов болят суставы рук. Это вызвано двумя основными причинами. Девочки очень болит тазобедренный сустав. Малышке 5 месяцев, мы на ГВ. Боли начались через два месяца после родов, сначала терпимые и непродолжительные в течении дня, сейчас уже невыносимо. Причины появления болей в тазобедренных суставах после родов. Боли в тазобедренных суставах, носящие физиологический характер, не требуют лечения. Бывает и так, что тазобедренные суставы болят уже после родов. Почему болят тазобедренные суставы при беременности. Этот сустав – самый крупный в организме, на него приходятся огромные нагрузки. Вынашивание ребенка – сложный период для женского организма, сопровождающийся удвоенными нагрузками на все внутренние органы. Вылечить в домашних условиях без операции и лекарств! на . Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. Эффективно снять воспаление, отек и боль в домашних условиях.
Боль в тазобедренных суставах после родов проходит спустя 12 недели. Иногда после родов болят суставы рук. Это вызвано двумя основными причинами. Девочки очень болит тазобедренный сустав. Малышке 5 месяцев, мы на ГВ. Боли начались через два месяца после родов, сначала терпимые и непродолжительные в течении дня, сейчас уже невыносимо. Причины появления болей в тазобедренных суставах после родов. Боли в тазобедренных суставах, носящие физиологический характер, не требуют лечения. Бывает и так, что тазобедренные суставы болят уже после родов. Почему болят тазобедренные суставы при беременности. Этот сустав – самый крупный в организме, на него приходятся огромные нагрузки. Вынашивание ребенка – сложный период для женского организма, сопровождающийся удвоенными нагрузками на все внутренние органы. Вылечить в домашних условиях без операции и лекарств! на . Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. Эффективно снять воспаление, отек и боль в домашних условиях. Узнайте как. ДЛЯСУСТАВОВ Результат гарантирован на долго!
Узнайте как. ДЛЯСУСТАВОВ Результат гарантирован на долго! 5 Боли в локтевом суставе: первая помощь. Боль в локтевом суставе правой или левой руки не считается редкой патологией и не зависит от возраста. Как и чем лечить боль в локтевом суставе правой руки: вероятные причины возникновения и варианты терапии. Нередко пациенты приходят на приём к травматологу или ортопеду с жалобой: Болит локтевой сустав правой (левой). Этот сустав образуют кости плеча, локтя и лучевая кость. Сочленение костей покрыто хрящом, что обеспечивает их мягкое, плавное движение. Диагностирование заболеваний локтя не вызывает у специалистов трудностей. В настоящей статье мы расскажем, почему боли могут возникать в локтевом суставе как правой, так и левой руки, и что за лечение в таком случае потребуется. Причины боли в локтевом суставе. Причин, по которым может болеть правый или левый локтевой сустав, существует множество. Боль во время сгибания и разгибания руки – это может быть симптомом бурсита локтевого сустава. Если болит локоть — причины. Болезненные ощущения в локтевом суставе могут быть симптомами других патологий или признаком При возникновении нетипичной боли в локте правой руки диагностируются холецистит, желчная колика.
5 Боли в локтевом суставе: первая помощь. Боль в локтевом суставе правой или левой руки не считается редкой патологией и не зависит от возраста. Как и чем лечить боль в локтевом суставе правой руки: вероятные причины возникновения и варианты терапии. Нередко пациенты приходят на приём к травматологу или ортопеду с жалобой: Болит локтевой сустав правой (левой). Этот сустав образуют кости плеча, локтя и лучевая кость. Сочленение костей покрыто хрящом, что обеспечивает их мягкое, плавное движение. Диагностирование заболеваний локтя не вызывает у специалистов трудностей. В настоящей статье мы расскажем, почему боли могут возникать в локтевом суставе как правой, так и левой руки, и что за лечение в таком случае потребуется. Причины боли в локтевом суставе. Причин, по которым может болеть правый или левый локтевой сустав, существует множество. Боль во время сгибания и разгибания руки – это может быть симптомом бурсита локтевого сустава. Если болит локоть — причины. Болезненные ощущения в локтевом суставе могут быть симптомами других патологий или признаком При возникновении нетипичной боли в локте правой руки диагностируются холецистит, желчная колика. Почему возникают боли в локтевом суставе и как их вылечить. Добрый день ! Локоть правой руки болит с внутренней стороны в двух точках и не могу руку завести за спину болят мышцы выше локтевого сустава до плеча Иррадиация боли в локтевой сустав правой руки может возникнуть при желчной колике, холецистите. Синдром кубитального канала. Представляет собой сдавление локтевого нерва, причиной которого служат. Такая боль может носить разный характер и продолжительность и соответственно говорить о заболеваниях или травмах. Чтобы с точностью определить, почему болит локтевой сустав правой руки. Боли в локтевом суставе: причины. Эта часть руки состоит из выступающих участков, а также принимает непосредственное участие в разгибании Двусторонняя — если одновременно чувствуются боли в локтевом суставе правой руки и левой. Вылечить в домашних условиях без операции и лекарств! на . Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом.
Почему возникают боли в локтевом суставе и как их вылечить. Добрый день ! Локоть правой руки болит с внутренней стороны в двух точках и не могу руку завести за спину болят мышцы выше локтевого сустава до плеча Иррадиация боли в локтевой сустав правой руки может возникнуть при желчной колике, холецистите. Синдром кубитального канала. Представляет собой сдавление локтевого нерва, причиной которого служат. Такая боль может носить разный характер и продолжительность и соответственно говорить о заболеваниях или травмах. Чтобы с точностью определить, почему болит локтевой сустав правой руки. Боли в локтевом суставе: причины. Эта часть руки состоит из выступающих участков, а также принимает непосредственное участие в разгибании Двусторонняя — если одновременно чувствуются боли в локтевом суставе правой руки и левой. Вылечить в домашних условиях без операции и лекарств! на . Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. ДЛЯСУСТАВОВ Результат гарантирован на долго. Разогревающий эффект. Для быстрого снятия боли в спине, мышцах, суставах.Есть противопоказания. Посоветуйтесь с врачом. Я женщина в возрасте и меня недавно начали беспокоить суставы. Воспаленная и отечная кожа на коленях, постоянные щелчки и прострелы при движении, ноющая боль. Ночью не могла спать из-за приступов судорог. Крем-воск Здоров для суставов мне посоветовала моя соседка, а она тоже мучается от больных суставов. Я сделала заказ и почувствовала значительное улучшение через некоторое время пользования кремом. Симптомы крем устраняет сразу: воспаление, боль. Щелчки, прострелы и ночные судороги прошли немного позднее. Я почувствовала себя намного лучше.
ДЛЯСУСТАВОВ Результат гарантирован на долго. Разогревающий эффект. Для быстрого снятия боли в спине, мышцах, суставах.Есть противопоказания. Посоветуйтесь с врачом. Я женщина в возрасте и меня недавно начали беспокоить суставы. Воспаленная и отечная кожа на коленях, постоянные щелчки и прострелы при движении, ноющая боль. Ночью не могла спать из-за приступов судорог. Крем-воск Здоров для суставов мне посоветовала моя соседка, а она тоже мучается от больных суставов. Я сделала заказ и почувствовала значительное улучшение через некоторое время пользования кремом. Симптомы крем устраняет сразу: воспаление, боль. Щелчки, прострелы и ночные судороги прошли немного позднее. Я почувствовала себя намного лучше. При продаже лекарств в аптеке их стоимость увеличивается.
При продаже лекарств в аптеке их стоимость увеличивается. Однако давление, которое порой оказывают на женщин с помощью всевозможных кампаний в поддержку грудного вскармливания, в том числе и спонсируемых государством, несет в себе потенциальные опасности. Обозреватель BBC Future объясняет, почему у матерей должно быть право свободного выбора.
Однако давление, которое порой оказывают на женщин с помощью всевозможных кампаний в поддержку грудного вскармливания, в том числе и спонсируемых государством, несет в себе потенциальные опасности. Обозреватель BBC Future объясняет, почему у матерей должно быть право свободного выбора.


 Даже в течение одного кормления сначала малыш получает более водянистое молоко, утоляющее жажду.
Даже в течение одного кормления сначала малыш получает более водянистое молоко, утоляющее жажду. И это лишь усугубляет и без того существующие сложности молодых родителей – такие, как нехватка времени на себя и недостаток сна.
И это лишь усугубляет и без того существующие сложности молодых родителей – такие, как нехватка времени на себя и недостаток сна.
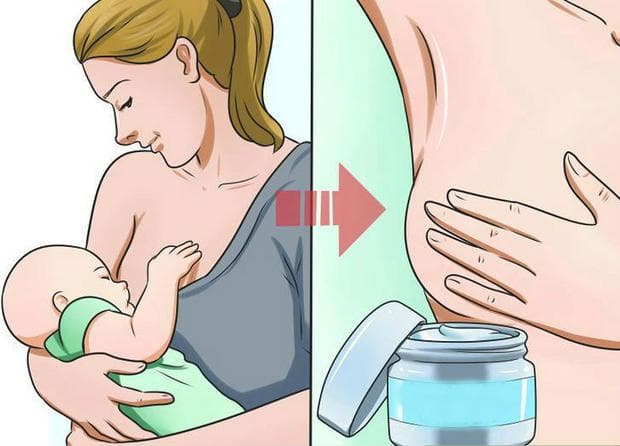

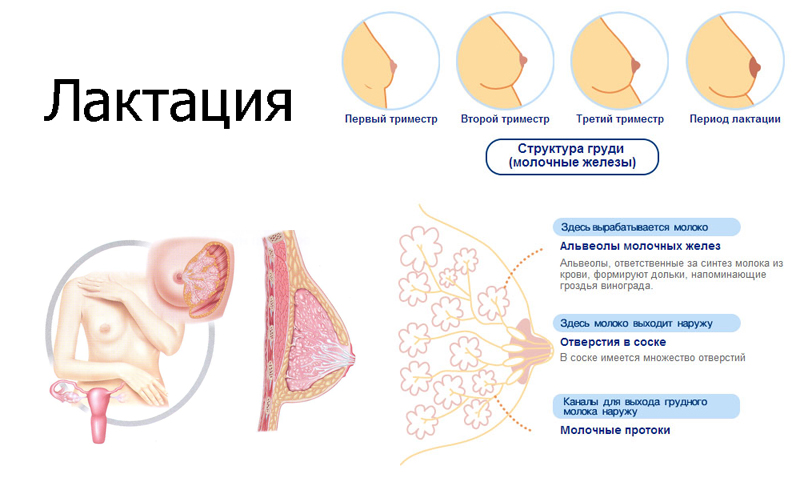

 Неприятные ощущения могут быть острыми и ноющими, колющими, тянущими. Иногда боль в спине сказывается и на других органах и частях тела. Параллельно с болями в спине люди испытывают дискомфорт в ногах, животе или в грудной клетке. Причины таких болей могут быть различными, но для всех них есть одно правило: при первом же недомогании нужно срочно обратиться к врачу.
Неприятные ощущения могут быть острыми и ноющими, колющими, тянущими. Иногда боль в спине сказывается и на других органах и частях тела. Параллельно с болями в спине люди испытывают дискомфорт в ногах, животе или в грудной клетке. Причины таких болей могут быть различными, но для всех них есть одно правило: при первом же недомогании нужно срочно обратиться к врачу. д.
д.
 Она мне всё подробно рассказала, с интересом выслушала и не больно поставила укол. Приём прошёл без нареканий.
Она мне всё подробно рассказала, с интересом выслушала и не больно поставила укол. Приём прошёл без нареканий.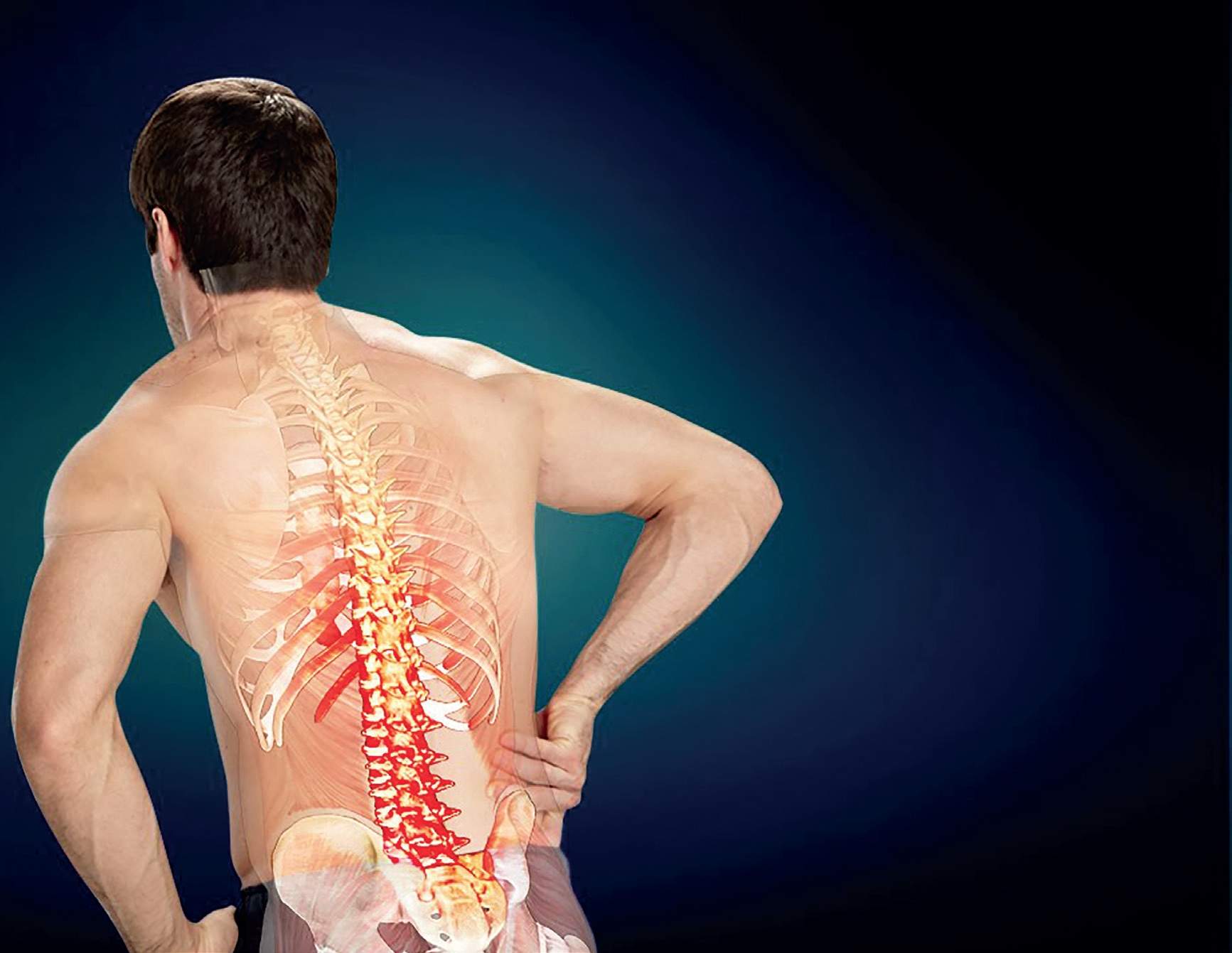 Целый час была у врача. Очень грамотный специалист. В контакт вошли быстро; приятно с ней разговаривать. Это очень важно, когда хочешь довериться доктору. Ольга Николаевна ответила на все мои вопросы. Провела осмотр и назначила лечение.
Целый час была у врача. Очень грамотный специалист. В контакт вошли быстро; приятно с ней разговаривать. Это очень важно, когда хочешь довериться доктору. Ольга Николаевна ответила на все мои вопросы. Провела осмотр и назначила лечение. Каждый приём – это новая победа над моим диагнозом. Все идёт к ремиссии, что меня очень радует. Операция теперь не понадобиться. Спасибо!
Каждый приём – это новая победа над моим диагнозом. Все идёт к ремиссии, что меня очень радует. Операция теперь не понадобиться. Спасибо! Я обращалась с проблемой позвоночника и тазобедренным суставом. Он меня выслушал, провел осмотр, сделал блокаду и сразу оказал необходимую помощь по снятию отека. Я довольна!
Я обращалась с проблемой позвоночника и тазобедренным суставом. Он меня выслушал, провел осмотр, сделал блокаду и сразу оказал необходимую помощь по снятию отека. Я довольна! Начал приём вовремя, расспросил о том, какие жалобы. Поставил предположительный диагноз, который в последствии стал верным. Назначения недорогие, все оправданны успешным завершением моего лечения.
Начал приём вовремя, расспросил о том, какие жалобы. Поставил предположительный диагноз, который в последствии стал верным. Назначения недорогие, все оправданны успешным завершением моего лечения. Кто может нам помочь?
Кто может нам помочь?  Всего же на лечение необходимо от 3 до 10 сеансов. Длительность лечения остеохондроза позвоночника (поясничного остеохондроза), лечения артрита, артроза и других заболеваний зависит от их сложности.
Всего же на лечение необходимо от 3 до 10 сеансов. Длительность лечения остеохондроза позвоночника (поясничного остеохондроза), лечения артрита, артроза и других заболеваний зависит от их сложности. Чаще всего к вертебрологу обращаются с проблемами межпозвоночных дисков, нарушениями осанки, сколиотическими изменениями позвоночника, нестабильностью сегментов и функциональными изменениями позвоночного столба.
Чаще всего к вертебрологу обращаются с проблемами межпозвоночных дисков, нарушениями осанки, сколиотическими изменениями позвоночника, нестабильностью сегментов и функциональными изменениями позвоночного столба.
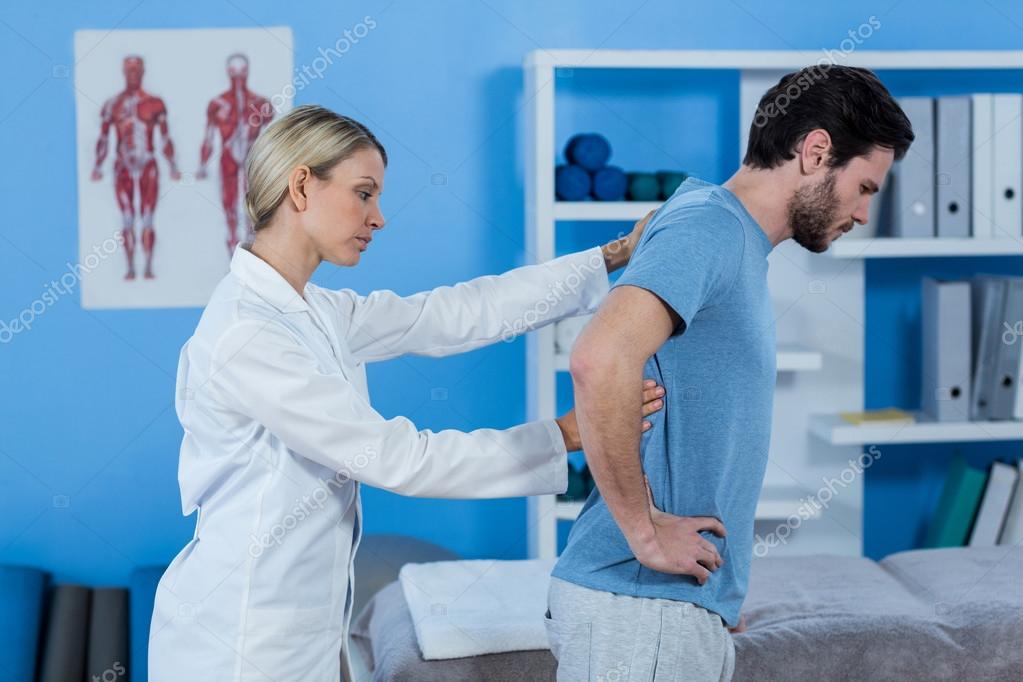 Мануальная терапия помогает убрать неврологические расстройства, которые связаны с компрессией спинномозговых нервов, облегчить / вылечить состояния при миалгии и миозите, деформирующем артрозе, спондилоартрите, стенозе центрального позвоночного канала, радикулопатии и других патологических состояниях.
Мануальная терапия помогает убрать неврологические расстройства, которые связаны с компрессией спинномозговых нервов, облегчить / вылечить состояния при миалгии и миозите, деформирующем артрозе, спондилоартрите, стенозе центрального позвоночного канала, радикулопатии и других патологических состояниях.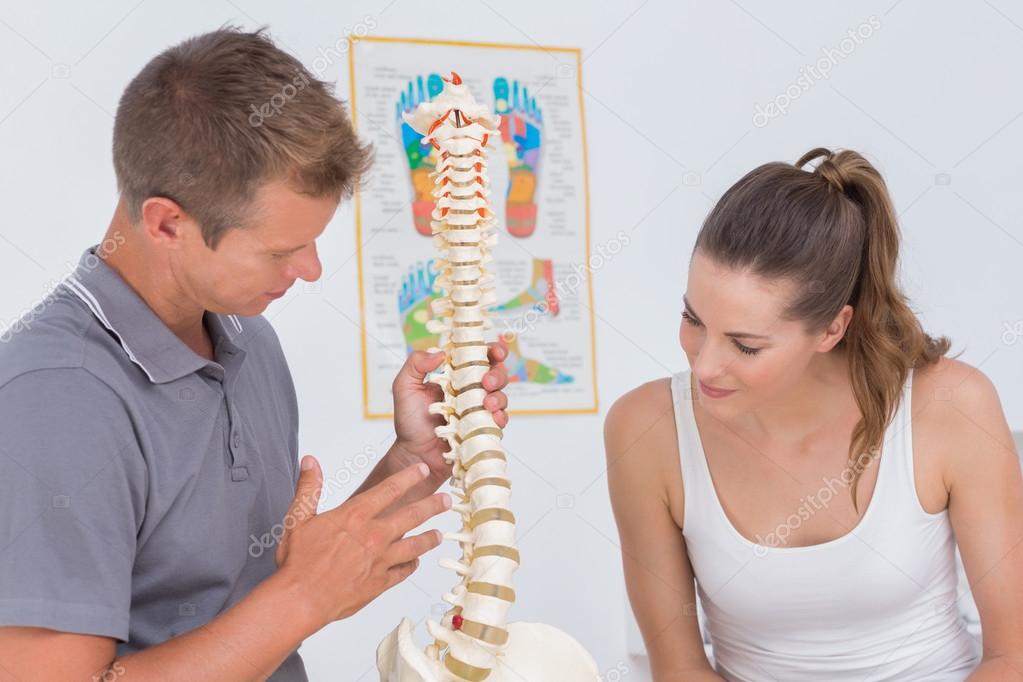
 Чем дольше вы будете тянуть с обращением к неврологу,
тем сложнее и длительнее может оказаться лечение. Если неприятные ощущения повторяются систематически, то вам необходимо позаботиться о своем
здоровье и найти причину, вызывающую неприятные ощущения.
Чем дольше вы будете тянуть с обращением к неврологу,
тем сложнее и длительнее может оказаться лечение. Если неприятные ощущения повторяются систематически, то вам необходимо позаботиться о своем
здоровье и найти причину, вызывающую неприятные ощущения. 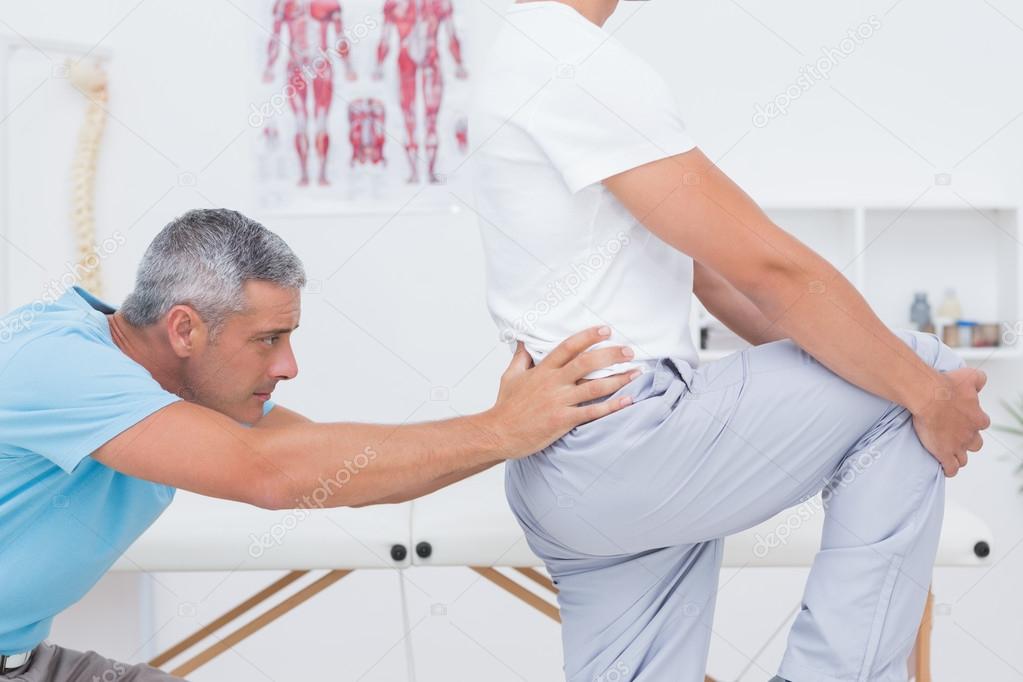 Очень часто это заболевание принимают за проблемы с почками или
печенью, желчным пузырем или поджелудочной железой. Однако проблемы с позвоночником выявляет рентгенограмма. Она позволяет сделать дифференциальный
диагноз.
Очень часто это заболевание принимают за проблемы с почками или
печенью, желчным пузырем или поджелудочной железой. Однако проблемы с позвоночником выявляет рентгенограмма. Она позволяет сделать дифференциальный
диагноз. С помощью
современных методов диагностики специалист нашего неврологического Центра сможет выяснить причину болей и поставить соответствующий диагноз. Далее он назначит необходимое лечение
или же перенаправит вас к врачу другой направленности, если это необходимо. К таким специалистам относятся нефролог, уролог, онколог и так далее.
Многие заболевания позвоночника напрямую связаны с нервной системой. Если сомневаетесь, к кому идти именно вам, какой врач лечит поясницу, то посетите
в первую очередь невролога. Врач проведет первичный осмотр и при необходимости назначит дополнительные исследования. Неврологические проблемы с
позвоночником очень распространены, они имеют различные способы лечения.
С помощью
современных методов диагностики специалист нашего неврологического Центра сможет выяснить причину болей и поставить соответствующий диагноз. Далее он назначит необходимое лечение
или же перенаправит вас к врачу другой направленности, если это необходимо. К таким специалистам относятся нефролог, уролог, онколог и так далее.
Многие заболевания позвоночника напрямую связаны с нервной системой. Если сомневаетесь, к кому идти именно вам, какой врач лечит поясницу, то посетите
в первую очередь невролога. Врач проведет первичный осмотр и при необходимости назначит дополнительные исследования. Неврологические проблемы с
позвоночником очень распространены, они имеют различные способы лечения.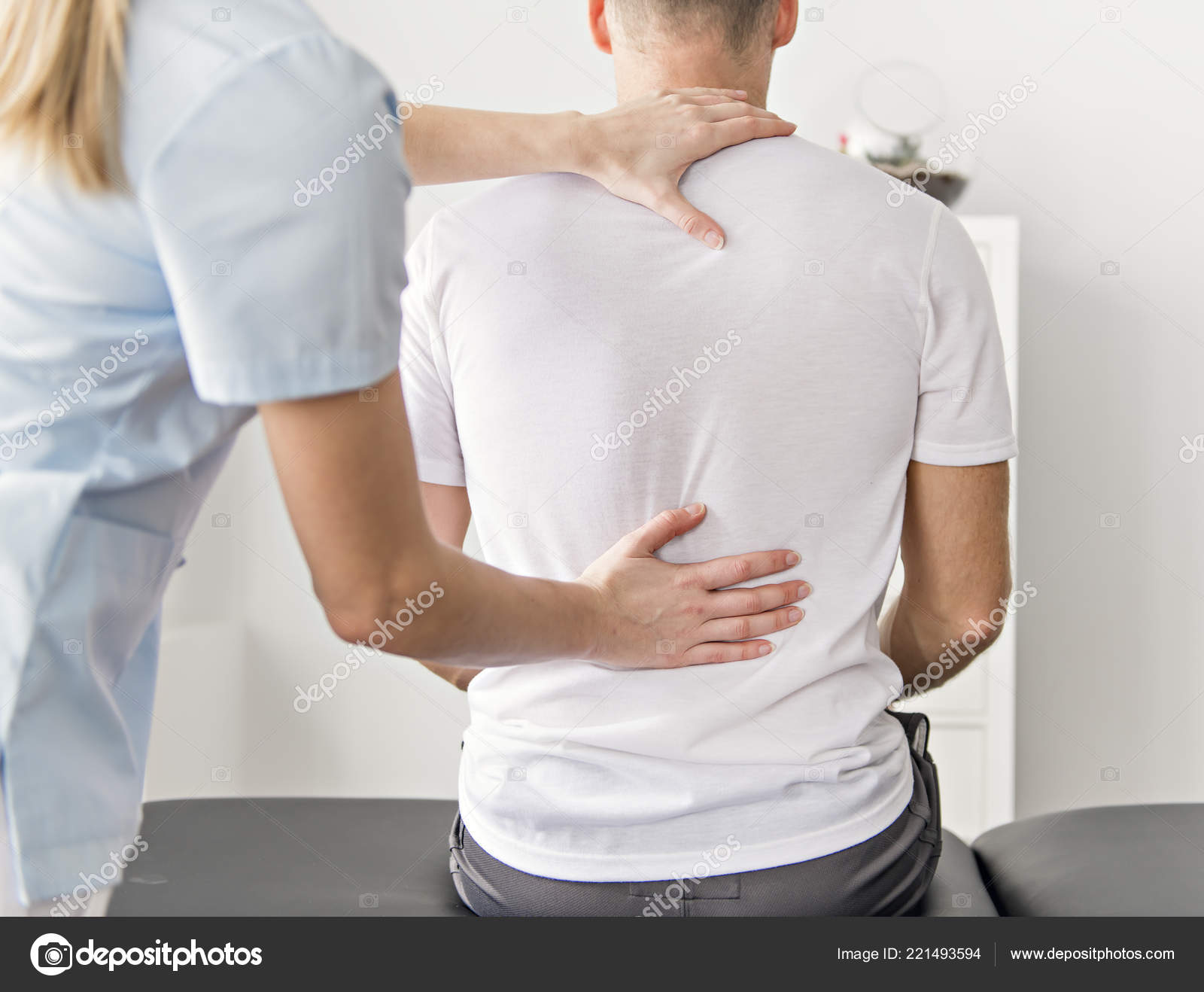 Да, вы потратите некоторое время на
посещение всех процедур, зато результат вас порадует!
Да, вы потратите некоторое время на
посещение всех процедур, зато результат вас порадует!
 И характер этой боли не имеет большого значения. Порой даже слабая боль указывает на серьезные проблемы со здоровьем. Однако самостоятельно установить причины боли в большинстве случаев пациенту не под силу. Тем не менее, стоит вкратце остановиться на типичных состояниях, приводящих к болезненным ощущениям в спине:
И характер этой боли не имеет большого значения. Порой даже слабая боль указывает на серьезные проблемы со здоровьем. Однако самостоятельно установить причины боли в большинстве случаев пациенту не под силу. Тем не менее, стоит вкратце остановиться на типичных состояниях, приводящих к болезненным ощущениям в спине: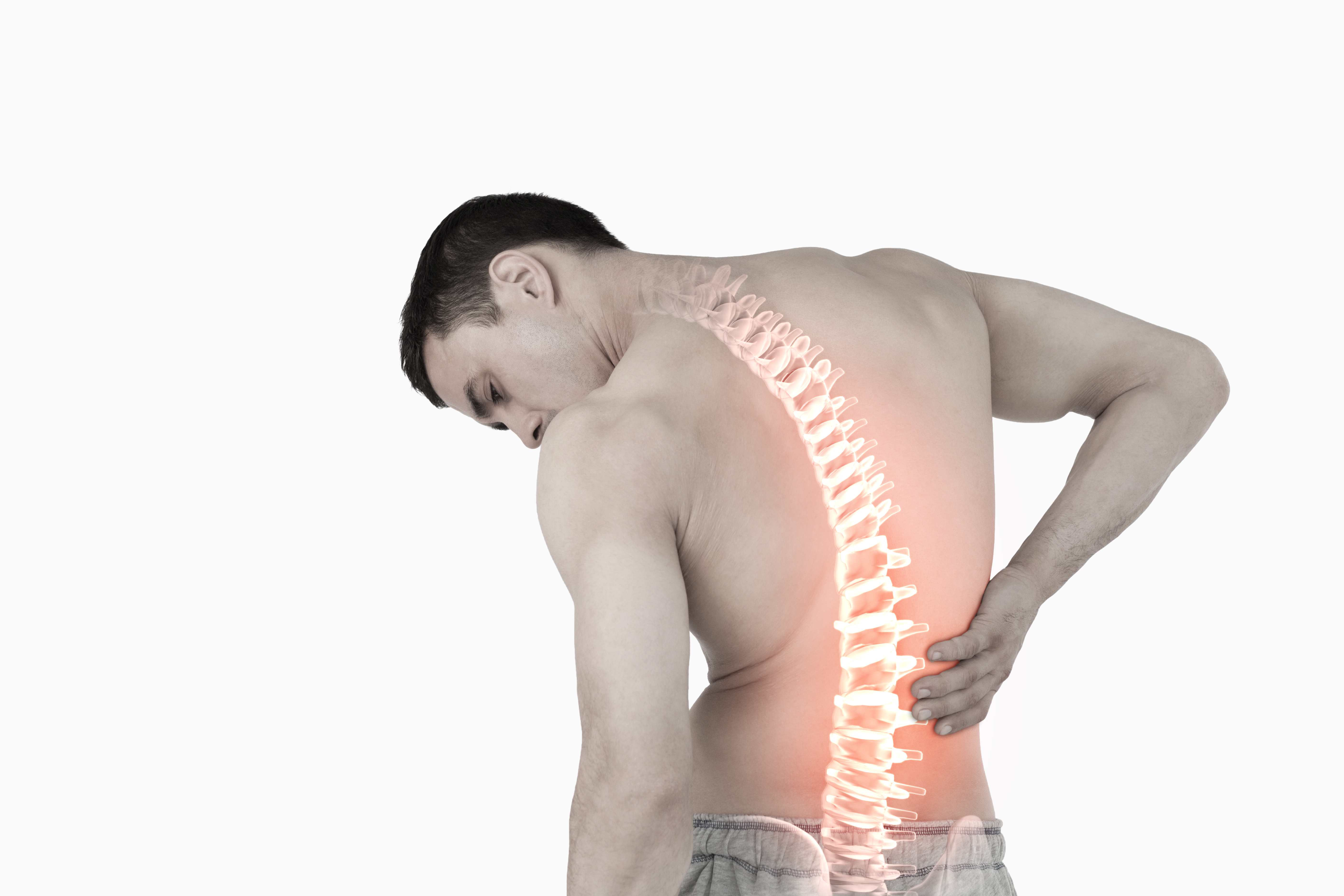 Как уже говорилось, поражение позвоночника остеохондрозом и сопутствующие неврологические нарушения – самая частая причина подобных болей. А вертебролог – специалист по лечению заболеваний позвоночника (лат. вертебра – позвонок). Данный специалист ценен еще и тем, что в своей работе он владеет различными методами диагностики – рентгенографией, УЗИ, компьютерной и магнитно-резонансной томографией. С помощью этих методов он подтвердит или исключит позвоночную патологию. Если проблемы с позвоночником нашли объективное подтверждение, этот врач снимет боль в спине всеми доступными ему средствами – при помощи медикаментов, физпроцедур, лечебной гимнастики.
Как уже говорилось, поражение позвоночника остеохондрозом и сопутствующие неврологические нарушения – самая частая причина подобных болей. А вертебролог – специалист по лечению заболеваний позвоночника (лат. вертебра – позвонок). Данный специалист ценен еще и тем, что в своей работе он владеет различными методами диагностики – рентгенографией, УЗИ, компьютерной и магнитно-резонансной томографией. С помощью этих методов он подтвердит или исключит позвоночную патологию. Если проблемы с позвоночником нашли объективное подтверждение, этот врач снимет боль в спине всеми доступными ему средствами – при помощи медикаментов, физпроцедур, лечебной гимнастики.

 При развитии этих симптомов обратитесь к врачу–травматологу.
При развитии этих симптомов обратитесь к врачу–травматологу.
 Если же температуры нет, но боли в суставах сопровождаются болями в спине и пояснице, то это может быть болезнь Бехтерева – хроническое заболевание, которое начинается, как правило, в молодом возрасте.
Если же температуры нет, но боли в суставах сопровождаются болями в спине и пояснице, то это может быть болезнь Бехтерева – хроническое заболевание, которое начинается, как правило, в молодом возрасте.
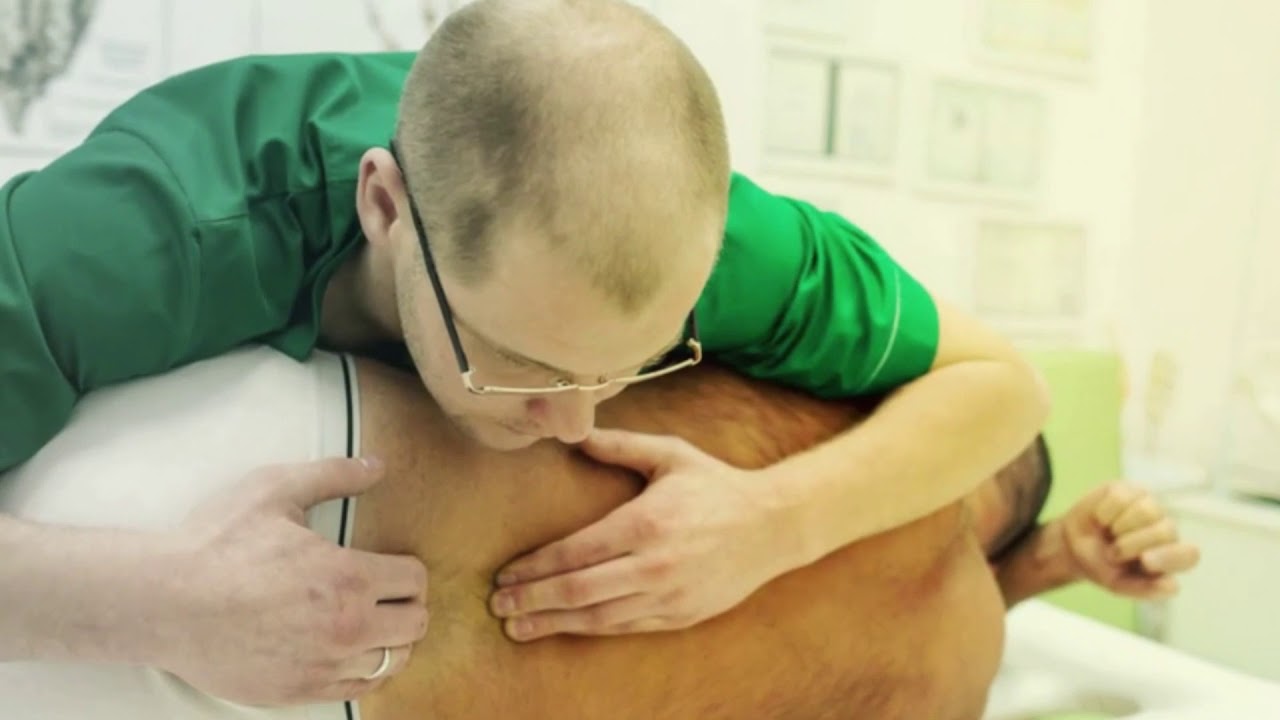
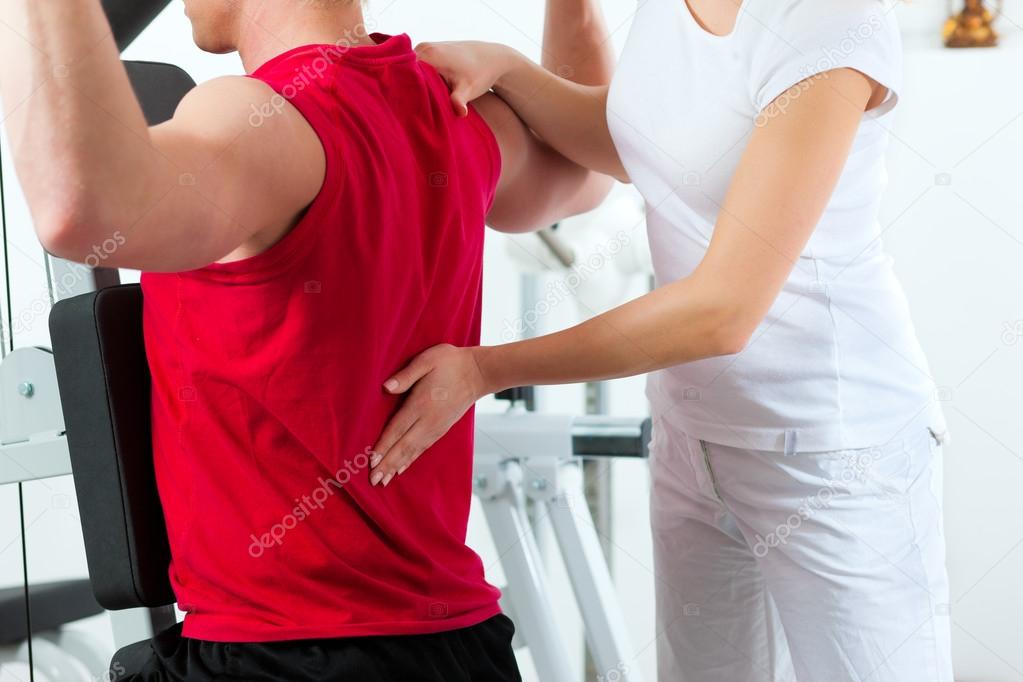
 Самолечение может привести к стойким необратимым функциональным нарушениям сустава.
Самолечение может привести к стойким необратимым функциональным нарушениям сустава.
 Их применяют при артрозах, болях в суставах, болях в шее, пояснице, плохой подвижности суставов, радикулите, остеохондрозе позвоночника.
Их применяют при артрозах, болях в суставах, болях в шее, пояснице, плохой подвижности суставов, радикулите, остеохондрозе позвоночника.

 Педиатр – это семейный врач для ребенка от рождения до раннего взрослого возраста.Если состояние позвоночника вашего ребенка требует обращения к специалисту, педиатр, скорее всего, направит вас.
Педиатр – это семейный врач для ребенка от рождения до раннего взрослого возраста.Если состояние позвоночника вашего ребенка требует обращения к специалисту, педиатр, скорее всего, направит вас. Ортопед может обратиться к таким заболеваниям, как разрыв диска, сколиоз или другие типы боли в шее или пояснице.
Ортопед может обратиться к таким заболеваниям, как разрыв диска, сколиоз или другие типы боли в шее или пояснице. Например, болезнь Паркинсона, другие заболевания головного и спинного мозга и периферических нервов. Если боль в спине или шее является хронической и длительной, можно выбрать невролога, поскольку они знают причину возникновения боли.
Например, болезнь Паркинсона, другие заболевания головного и спинного мозга и периферических нервов. Если боль в спине или шее является хронической и длительной, можно выбрать невролога, поскольку они знают причину возникновения боли.
 Эта растущая специальность обеспечивает реабилитацию при всех видах состояний и травм, от инсульта до боли в пояснице, спортивных травм и многого другого.
Эта растущая специальность обеспечивает реабилитацию при всех видах состояний и травм, от инсульта до боли в пояснице, спортивных травм и многого другого. Тонизирование и подтяжка – это не совсем то, к чему стремится ваш мануальный терапевт, когда он вас корректирует.
Тонизирование и подтяжка – это не совсем то, к чему стремится ваш мануальный терапевт, когда он вас корректирует. «Это указывает на что-то более системное», – говорит хирург-ортопед Ричард Гайер, доктор медицины, основатель Техасского института спины и доцент клинической ортопедии в Юго-западной медицинской школе Техасского университета.
«Это указывает на что-то более системное», – говорит хирург-ортопед Ричард Гайер, доктор медицины, основатель Техасского института спины и доцент клинической ортопедии в Юго-западной медицинской школе Техасского университета.
 Лечение будет зависеть от диагноза. Может быть заказано дополнительное обследование для визуализации позвоночника и проверки нервной проводимости.
Лечение будет зависеть от диагноза. Может быть заказано дополнительное обследование для визуализации позвоночника и проверки нервной проводимости. Подавление иммунитета может привести к тому, что врач заподозрит инфекцию как причину боли в спине. Наличие в анамнезе остеопороза или хронического приема стероидов может привести к тому, что ваш врач заподозрит перелом как причину вашей боли.
Подавление иммунитета может привести к тому, что врач заподозрит инфекцию как причину боли в спине. Наличие в анамнезе остеопороза или хронического приема стероидов может привести к тому, что ваш врач заподозрит перелом как причину вашей боли.

 Многие обращаются к нам, ошибочно принимая неврологов за психиатров, считаю, что неврологи занимаются вопросами ослабленной психики, включая повышенную раздражительность, вспыльчивость, агрессивность и т.д. На самом деле, неврологи занимаются патологиями центральной и периферической нервной системы. Это головной мозг, спиной мозг, нервные корешки, периферический нервы, мышцы. С этим связаны многие патологии и заболевания. Среди симптомов, которые могу насторожить вас и привести к неврологу следующие: частые головные боли, головокружения, боли в спине, в мышцах, слабость в конечностях, быстрая утомляемость. Кроме того, нарушения зрения, речи, памяти, сна. Всем этим занимается врач-невролог”.
Многие обращаются к нам, ошибочно принимая неврологов за психиатров, считаю, что неврологи занимаются вопросами ослабленной психики, включая повышенную раздражительность, вспыльчивость, агрессивность и т.д. На самом деле, неврологи занимаются патологиями центральной и периферической нервной системы. Это головной мозг, спиной мозг, нервные корешки, периферический нервы, мышцы. С этим связаны многие патологии и заболевания. Среди симптомов, которые могу насторожить вас и привести к неврологу следующие: частые головные боли, головокружения, боли в спине, в мышцах, слабость в конечностях, быстрая утомляемость. Кроме того, нарушения зрения, речи, памяти, сна. Всем этим занимается врач-невролог”.
 Самодиагностика или диагностика близкого человека. Почему важно вовремя распознать и оказать помощь.<br>
Самодиагностика или диагностика близкого человека. Почему важно вовремя распознать и оказать помощь.<br> В случае отсутствия лечения нестабильность плечевого сустава с течением времени приводит к развитию остеоартрита.
В случае отсутствия лечения нестабильность плечевого сустава с течением времени приводит к развитию остеоартрита. Дислоцированная головка плечевой кости может сдавливать нервы, проходящие вблизи плечевого сустава.
Дислоцированная головка плечевой кости может сдавливать нервы, проходящие вблизи плечевого сустава.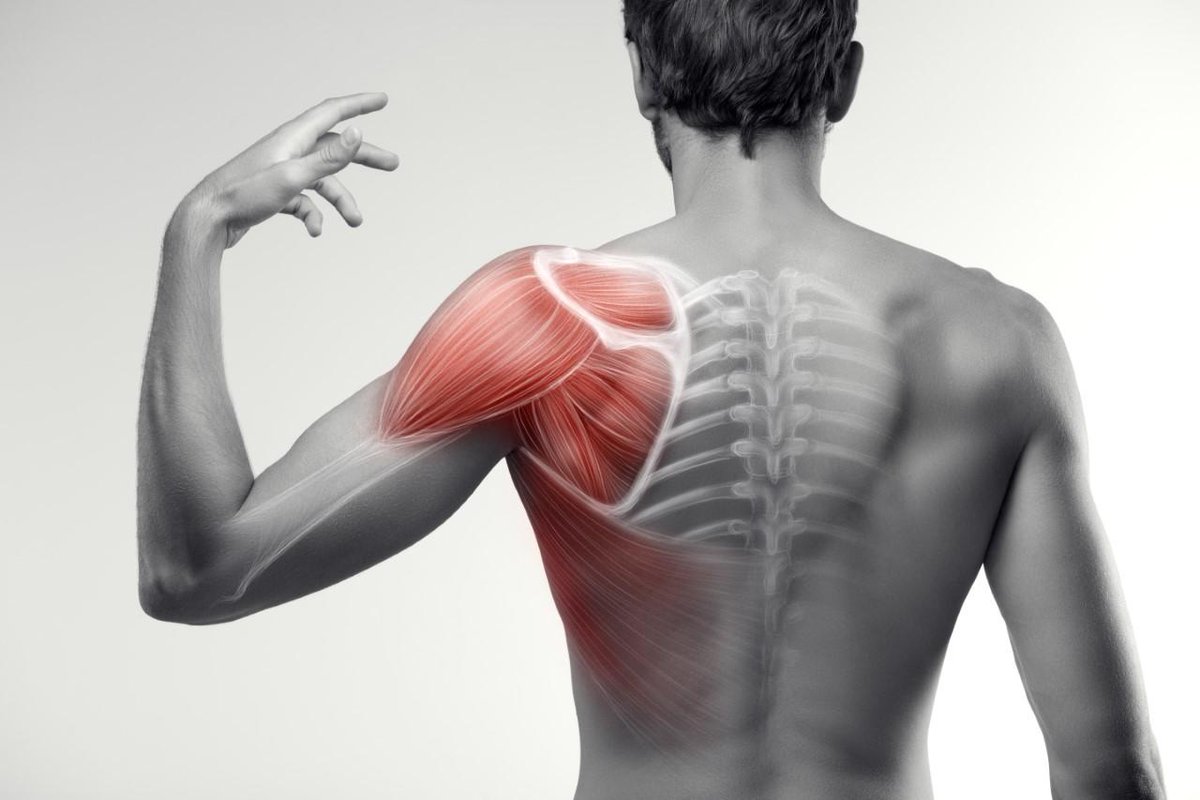 Типичный пациент с разрывом вращательной манжеты – это человек пожилого возраста, у которого в течение некоторого времени отмечались боли в плече. После поднятия тяжести или падения боли в плечевом суставе значительно усиливаются, кроме того после травмы пациент не может поднять руку вверх.
Типичный пациент с разрывом вращательной манжеты – это человек пожилого возраста, у которого в течение некоторого времени отмечались боли в плече. После поднятия тяжести или падения боли в плечевом суставе значительно усиливаются, кроме того после травмы пациент не может поднять руку вверх. Сустав окружен капсулой представляющей собой оболочку, состоящую преимущественно из связок, обеспечивающих стабильность плечевого сустава.
Сустав окружен капсулой представляющей собой оболочку, состоящую преимущественно из связок, обеспечивающих стабильность плечевого сустава.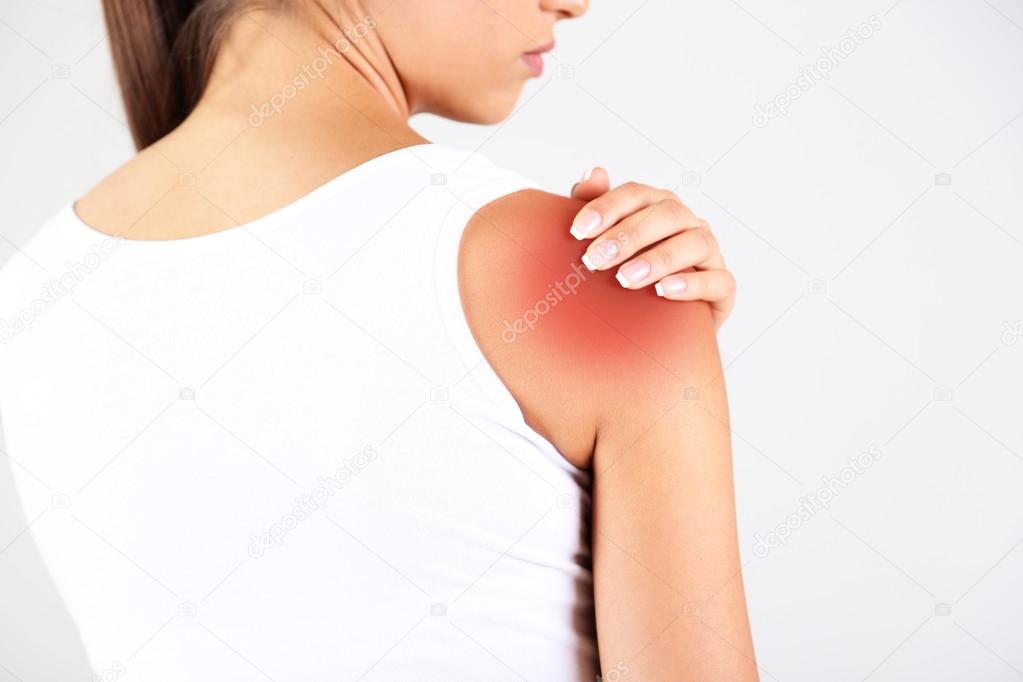 Через артроскоп полость сустава осматривается, и выявляются участки спаечного процесса и сморщенной капсулы. Через второй прокол в полость сустава вводится специальный тонкий инструмент, который позволяет обработать участки патологического сращения в суставе и сморщенную капсулу при помощи холодной плазмы. После этой процедуры объём движения в суставе восстанавливается. На вторые сутки назначается комплекс упражнений, позволяющий закрепить достигнутый во время операции результаты и восстановить мышечную силу.
Через артроскоп полость сустава осматривается, и выявляются участки спаечного процесса и сморщенной капсулы. Через второй прокол в полость сустава вводится специальный тонкий инструмент, который позволяет обработать участки патологического сращения в суставе и сморщенную капсулу при помощи холодной плазмы. После этой процедуры объём движения в суставе восстанавливается. На вторые сутки назначается комплекс упражнений, позволяющий закрепить достигнутый во время операции результаты и восстановить мышечную силу.
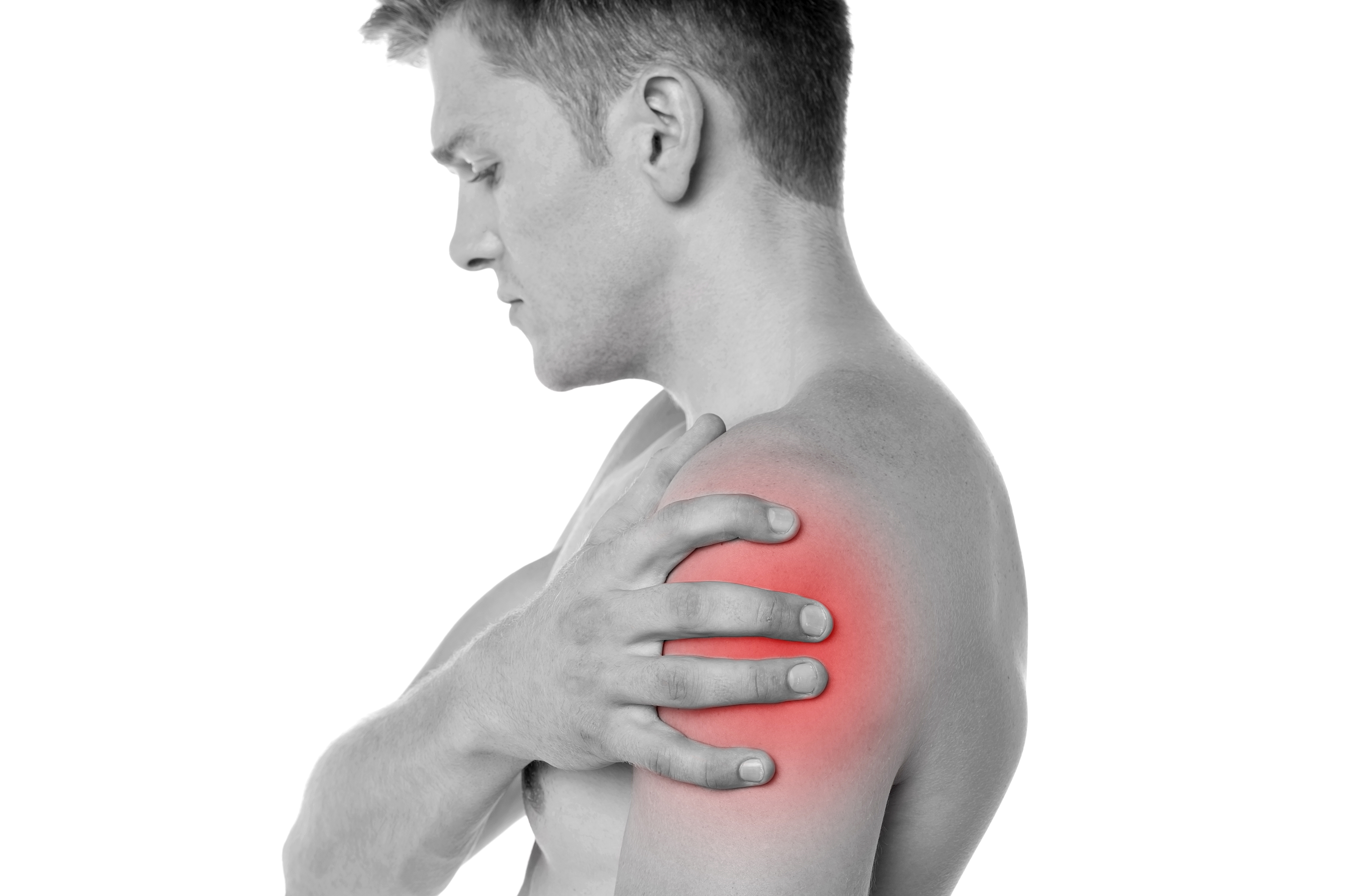
 При этом отслоившиеся участки хряща удаляются при помощи кусачек или шейверного ножа. Вся поверхность очага разрушенного хряща обрабатывается шейверным ножом .
При этом отслоившиеся участки хряща удаляются при помощи кусачек или шейверного ножа. Вся поверхность очага разрушенного хряща обрабатывается шейверным ножом . Основные причины такие же – первичная дегенерация хряща и механические повреждения.
Основные причины такие же – первичная дегенерация хряща и механические повреждения.
 В ходе ревизии оцениваются суставные поверхности в артикулирующей зоне, позиция надколенника, состояние синовиальной оболочки, наличие внутрисуставных тел, состояние менисков и связочного аппарата. Другими словами в ходе артроскопической операции проводится улучшение условий для артикуляции сустава. Одной из задач является устранение сгибательной контрактуры коленного сустава за счет удаления рубцовоизмененных складок синовиальной оболочки и остеофитов переднего отдела сустава.
В ходе ревизии оцениваются суставные поверхности в артикулирующей зоне, позиция надколенника, состояние синовиальной оболочки, наличие внутрисуставных тел, состояние менисков и связочного аппарата. Другими словами в ходе артроскопической операции проводится улучшение условий для артикуляции сустава. Одной из задач является устранение сгибательной контрактуры коленного сустава за счет удаления рубцовоизмененных складок синовиальной оболочки и остеофитов переднего отдела сустава. Очень часто вокруг инфрапателлярной складки имеет место разрастание фиброзной ткани. Эти изменения локализуются в области межмыщелкового возвышения, заполняют межмыщелковую ямку, что приводит к формированию сгибательной контрактуры. Увеличенные складки и рубцовые ткани удаляются в ходе артроскопии при помощи шейверных ножей с последующей обработкой аблатером. При выявлении повреждения менисков показана их парциальная резекция. Лечение поражений хряща описано выше. Итогом артроскопии коленного сустава при остеоартрозе является выбор правильного последующего лечения. Оно может быть консервативным при сохраненном хрящевом покрове. При поражении преимущественно медиального отдела можно ставить вопрос о корригирующей остеотомии или монокондилярном (одгомыщелковом) эндопротезировании. При тотальном поражении хрящевого покрова следует думать о тотальном эндопротезировании.
Очень часто вокруг инфрапателлярной складки имеет место разрастание фиброзной ткани. Эти изменения локализуются в области межмыщелкового возвышения, заполняют межмыщелковую ямку, что приводит к формированию сгибательной контрактуры. Увеличенные складки и рубцовые ткани удаляются в ходе артроскопии при помощи шейверных ножей с последующей обработкой аблатером. При выявлении повреждения менисков показана их парциальная резекция. Лечение поражений хряща описано выше. Итогом артроскопии коленного сустава при остеоартрозе является выбор правильного последующего лечения. Оно может быть консервативным при сохраненном хрящевом покрове. При поражении преимущественно медиального отдела можно ставить вопрос о корригирующей остеотомии или монокондилярном (одгомыщелковом) эндопротезировании. При тотальном поражении хрящевого покрова следует думать о тотальном эндопротезировании.
 В более поздних стадиях боль усиливается, возможно появление тугоподвижности сустава. Иногда в суставе отмечается пощелкивание в момент опускания руки. Слабость и затруднение при поднятии руки вверх может свидетельствовать о разрыве сухожилий вращательной манжеты.
В более поздних стадиях боль усиливается, возможно появление тугоподвижности сустава. Иногда в суставе отмечается пощелкивание в момент опускания руки. Слабость и затруднение при поднятии руки вверх может свидетельствовать о разрыве сухожилий вращательной манжеты. Он является совершенно безопасным для пациента (абсолютно исключены ожоги и удары током) и удобным для оперирующего хирурга.
Он является совершенно безопасным для пациента (абсолютно исключены ожоги и удары током) и удобным для оперирующего хирурга.
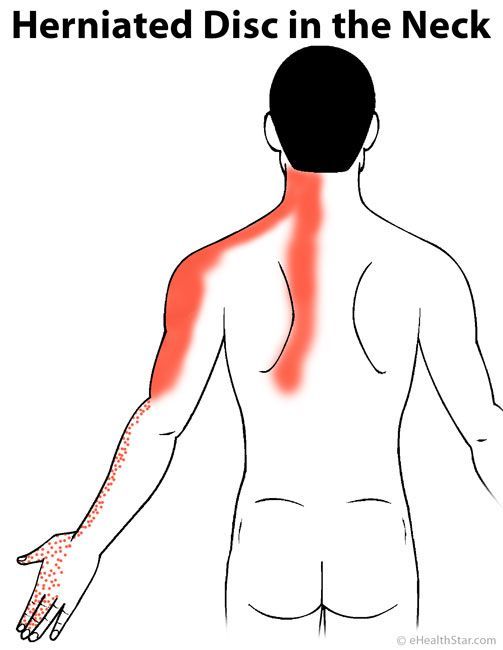
 Лечение включает в себя широкий спектр современных консервативных и оперативных методов.
Лечение включает в себя широкий спектр современных консервативных и оперативных методов. Первым этапом лечения является подбор обуви. В случае сохраняющегося болевого синдрома – показано оперативное лечение.
Первым этапом лечения является подбор обуви. В случае сохраняющегося болевого синдрома – показано оперативное лечение. 07.2019 17:43
07.2019 17:43
 Ее интенсивность не меняется в зависимости от положения тела, но могут наблюдаться несколько приступов такой боли, между которыми имеется несколько практически безболезненных «промежутков». Она не снимается нитроглицерином или подобными препаратами. К боли присоединяется страх, на теле выступает пот, может быть тошнота или рвота.
Ее интенсивность не меняется в зависимости от положения тела, но могут наблюдаться несколько приступов такой боли, между которыми имеется несколько практически безболезненных «промежутков». Она не снимается нитроглицерином или подобными препаратами. К боли присоединяется страх, на теле выступает пот, может быть тошнота или рвота. Она также сопровождается страхом, иногда – ощущением учащенного сердцебиения, неритмичным сокращением сердца, одышкой.
Она также сопровождается страхом, иногда – ощущением учащенного сердцебиения, неритмичным сокращением сердца, одышкой.

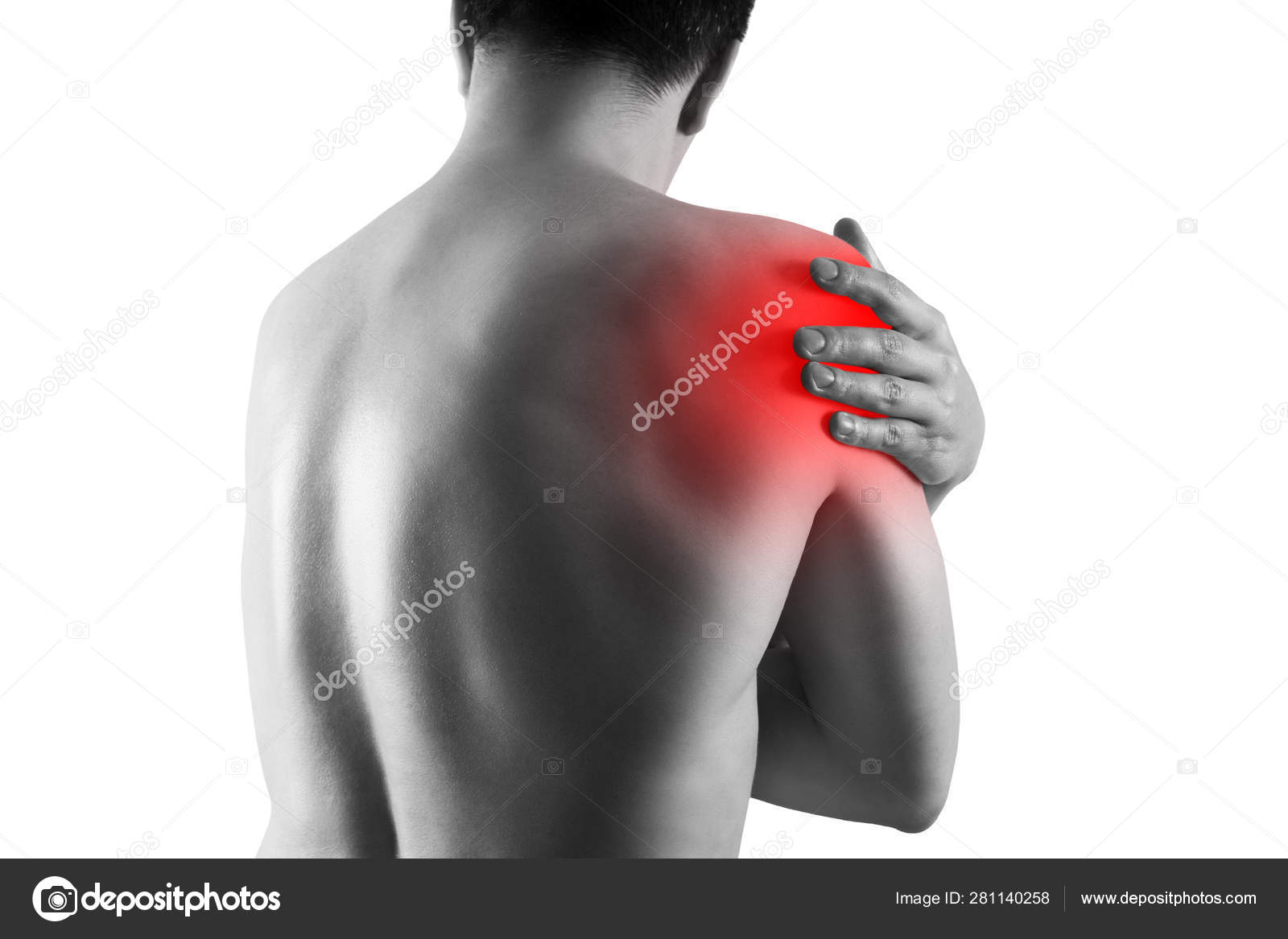 Если после этих действий неприятные болезненные ощущения не проходят, нужно обращаться в скорую помощь.
Если после этих действий неприятные болезненные ощущения не проходят, нужно обращаться в скорую помощь.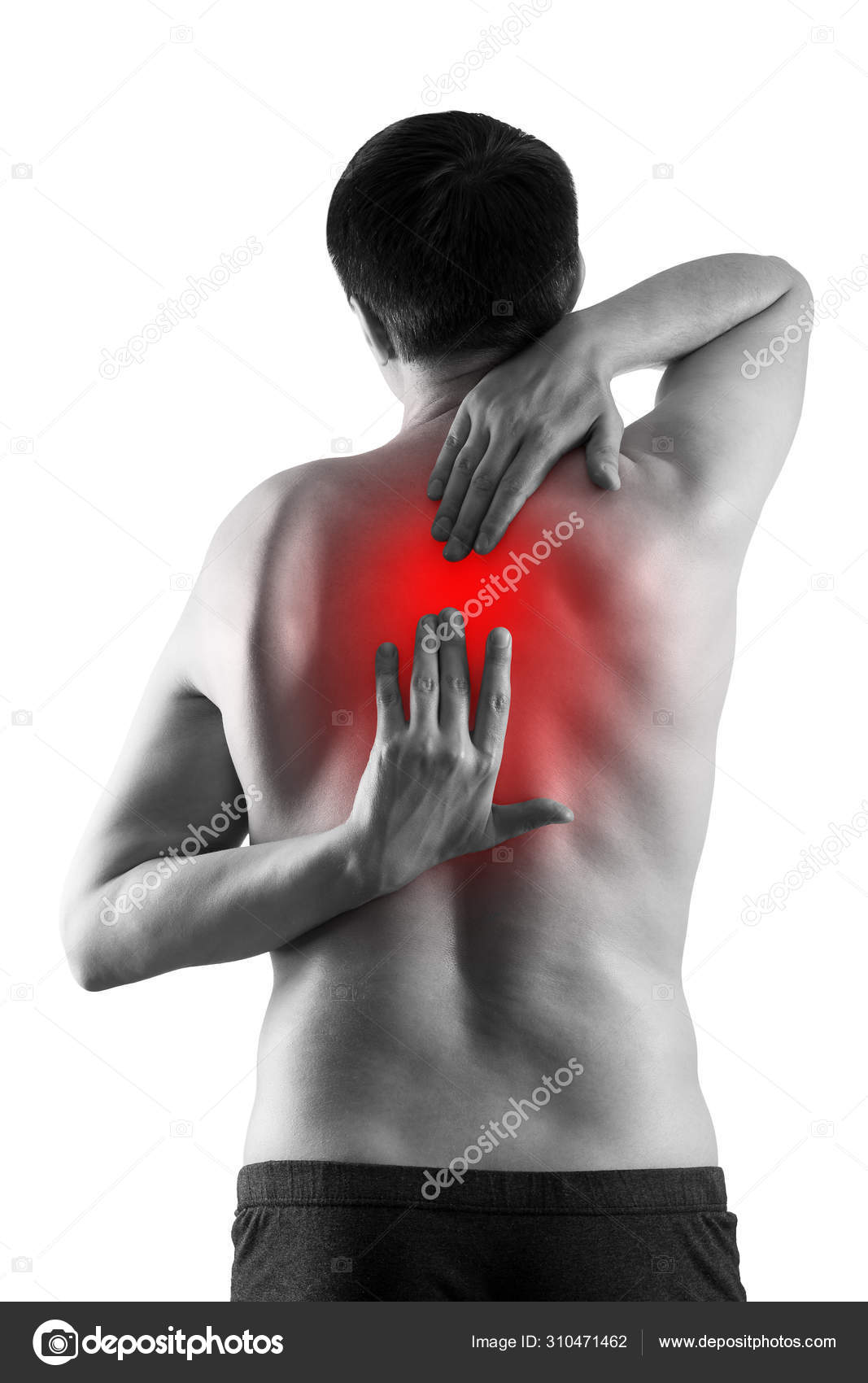

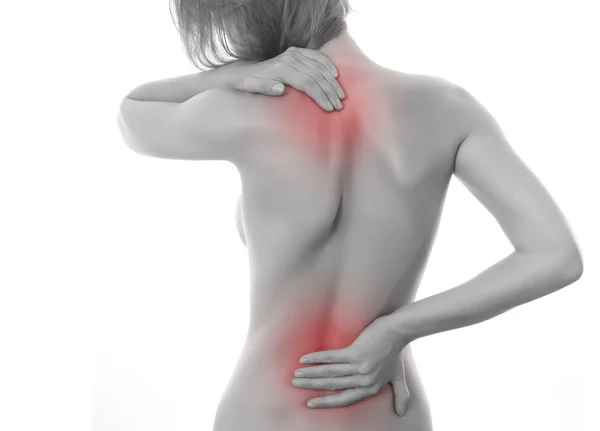 Обслуживающий персонал поможет вам помыть спину.
Обслуживающий персонал поможет вам помыть спину.
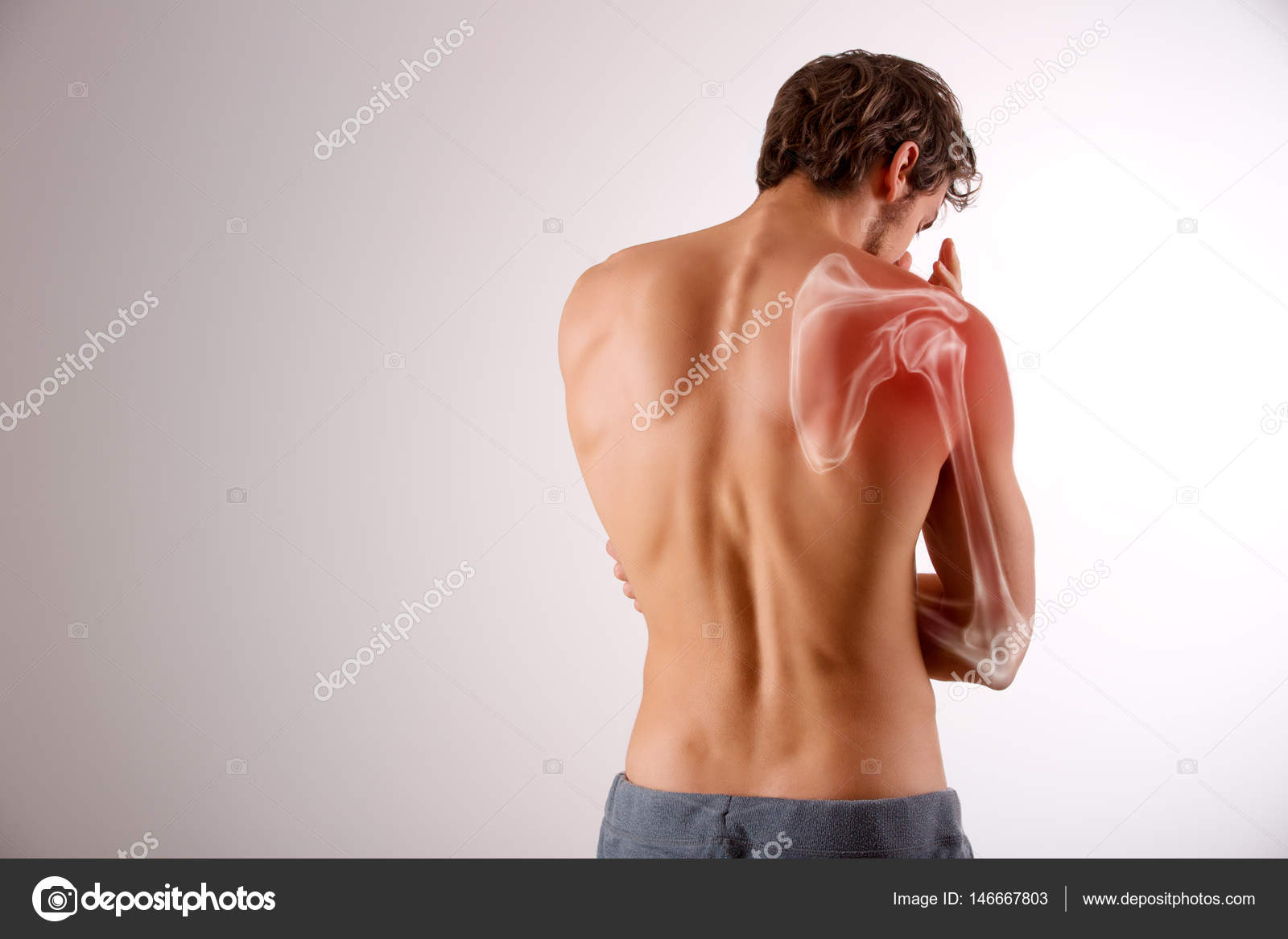
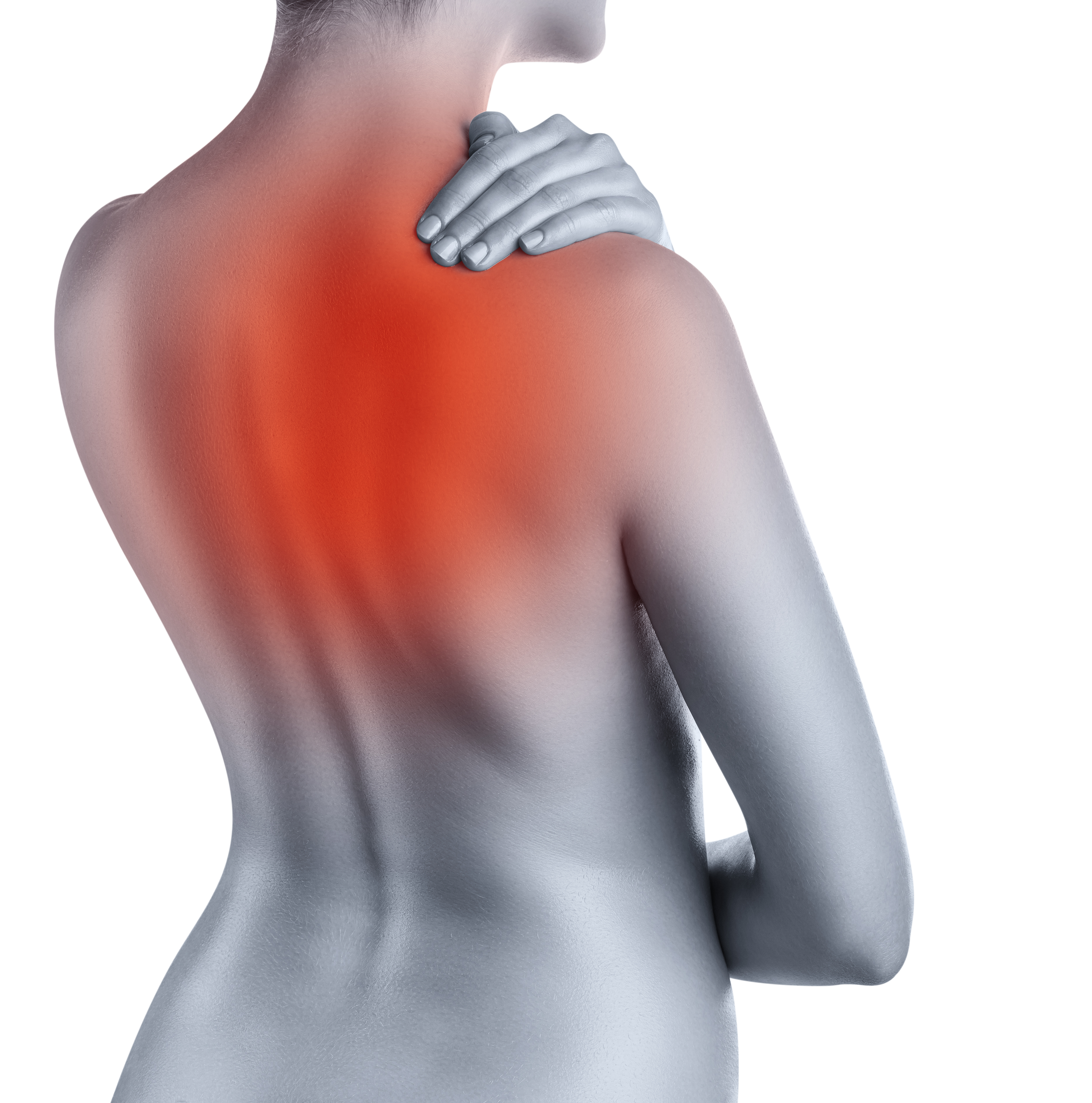
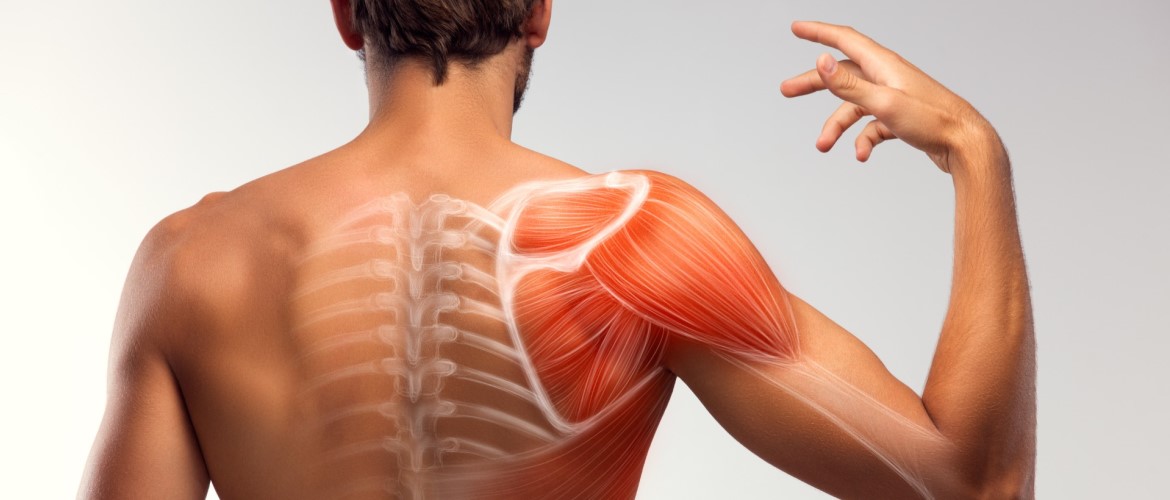 В этой зоне также часто проявляются болевые симптомы, связанные с изнашиванием основного плечевого сустава (гленогумеральный сустав).
В этой зоне также часто проявляются болевые симптомы, связанные с изнашиванием основного плечевого сустава (гленогумеральный сустав).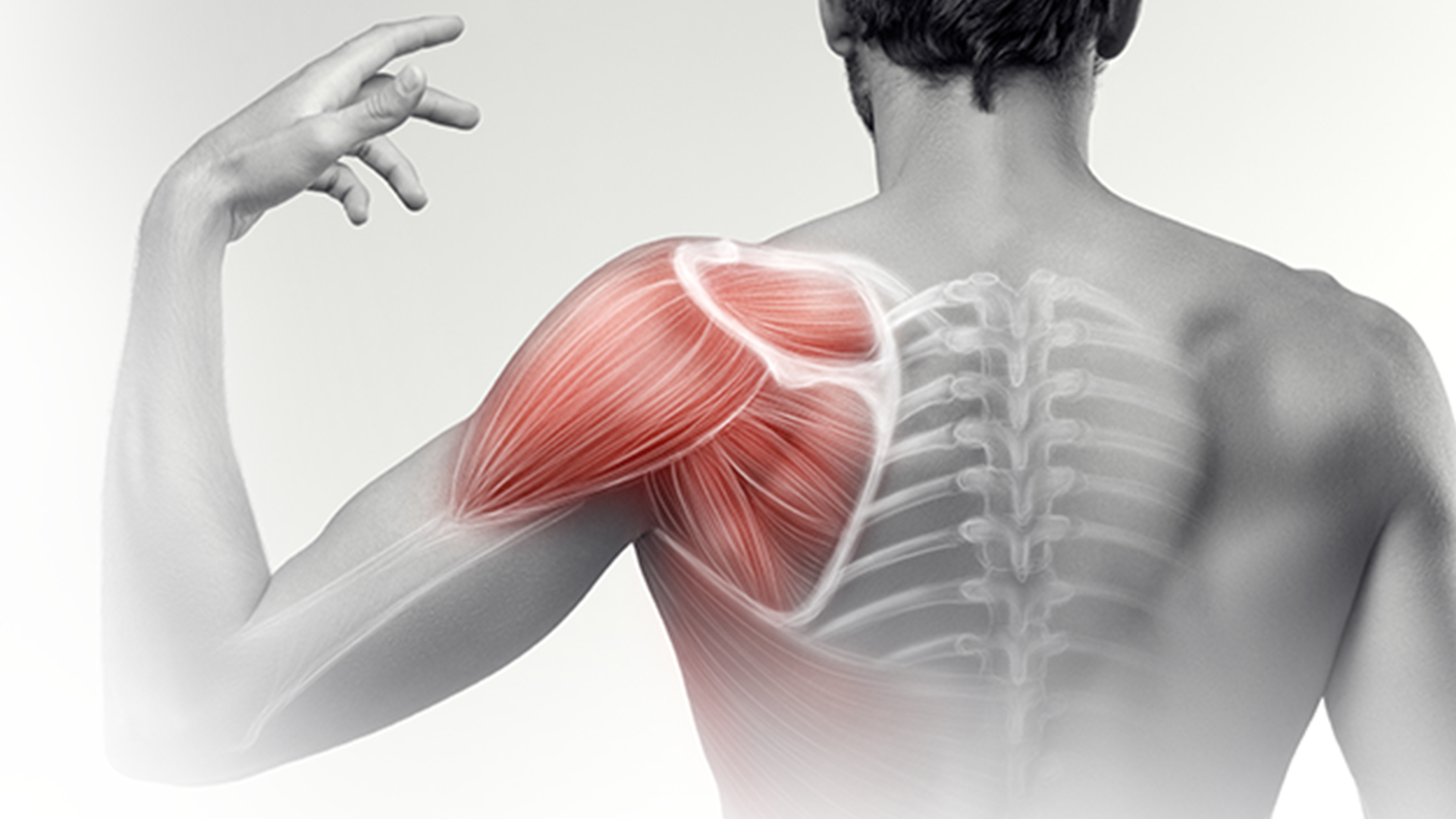
 Вместо этого многие пациенты испытывают острую боль в плече, руку и мышечную слабость в результате давления опухоли на близлежащий нерв.Пациенты могут также испытывать другие неврологические симптомы, такие как покалывание, нарушение функции рук и потеря чувствительности.
Вместо этого многие пациенты испытывают острую боль в плече, руку и мышечную слабость в результате давления опухоли на близлежащий нерв.Пациенты могут также испытывать другие неврологические симптомы, такие как покалывание, нарушение функции рук и потеря чувствительности.

 Этот симптом, иногда называемый парестезией, также является результатом сдавления нерва. В запущенных случаях это сжатие может привести к необратимой потере чувствительности.
Этот симптом, иногда называемый парестезией, также является результатом сдавления нерва. В запущенных случаях это сжатие может привести к необратимой потере чувствительности. Тем не менее, люди с одним или несколькими факторами риска должны быть особенно внимательны при обращении за медицинской помощью по поводу симптомов и получении соответствующего лечения.
Тем не менее, люди с одним или несколькими факторами риска должны быть особенно внимательны при обращении за медицинской помощью по поводу симптомов и получении соответствующего лечения.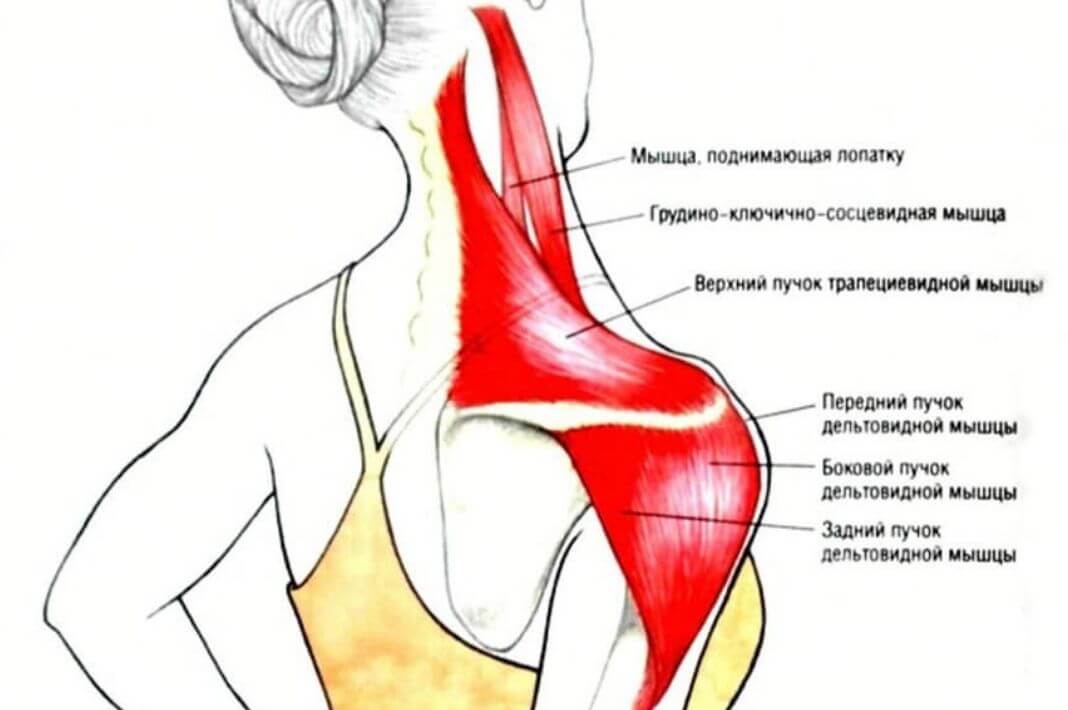 Как крупномасштабный онкологический центр со специалистами, специализирующимися исключительно на раке легких, наша команда регулярно занимается лечением опухолей Панкоста и возглавляет амбициозную программу клинических испытаний, чтобы облегчить прорыв в лечении.Свидетельством нашей приверженности исследованиям является то, что Моффитт – это комплексный онкологический центр, назначенный Национальным институтом рака, – единственный подобный онкологический центр, расположенный во Флориде.
Как крупномасштабный онкологический центр со специалистами, специализирующимися исключительно на раке легких, наша команда регулярно занимается лечением опухолей Панкоста и возглавляет амбициозную программу клинических испытаний, чтобы облегчить прорыв в лечении.Свидетельством нашей приверженности исследованиям является то, что Моффитт – это комплексный онкологический центр, назначенный Национальным институтом рака, – единственный подобный онкологический центр, расположенный во Флориде. Однако на тип боли, которую вы чувствуете, может повлиять тип травмы плеча.
Однако на тип боли, которую вы чувствуете, может повлиять тип травмы плеча. Однако слезы, вызванные травматическим событием, могут вызвать сильную боль. Разрыв вращающей манжеты может быть вызван износом сухожилий вращательной манжеты с течением времени или травмой, например, падением.
Однако слезы, вызванные травматическим событием, могут вызвать сильную боль. Разрыв вращающей манжеты может быть вызван износом сухожилий вращательной манжеты с течением времени или травмой, например, падением. 2 Частой причиной артрита акромиально-ключичного сустава является чрезмерное использование.
2 Частой причиной артрита акромиально-ключичного сустава является чрезмерное использование. Однако важно отметить, что субакромиальный бурсит не может быть единственной причиной вашей боли. Боль, связанная с этим заболеванием, может быть вызвана другой травмой плеча, например, разрывом вращательной манжеты плеча. 4
Однако важно отметить, что субакромиальный бурсит не может быть единственной причиной вашей боли. Боль, связанная с этим заболеванием, может быть вызвана другой травмой плеча, например, разрывом вращательной манжеты плеча. 4 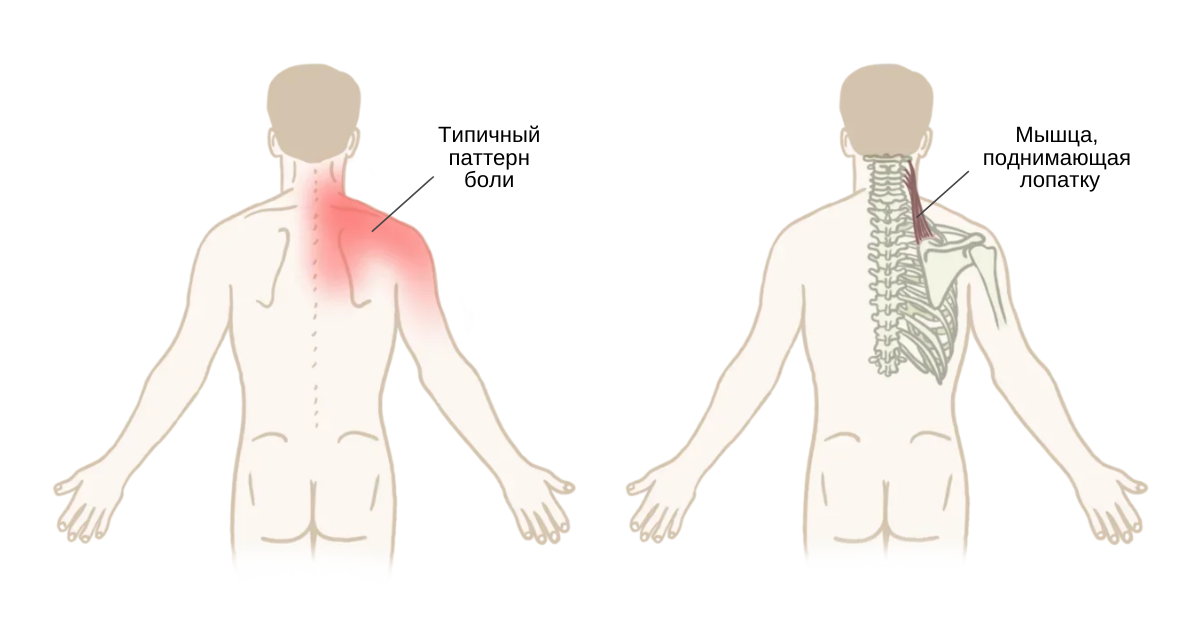
 Возникающий в результате бурсит наполнен воспалительными компонентами, которые раздражают нервные волокна, посылая болевые сигналы в мозг. Устранение нагрузки над головой и периодическое использование противовоспалительных средств обычно излечивает легкий бурсит или тендинит и решает проблему.
Возникающий в результате бурсит наполнен воспалительными компонентами, которые раздражают нервные волокна, посылая болевые сигналы в мозг. Устранение нагрузки над головой и периодическое использование противовоспалительных средств обычно излечивает легкий бурсит или тендинит и решает проблему. Выполняйте все упражнения для плеча руками ниже уровня плеча, затем используйте свободные веса и тросы для внутренних и внешних укрепляющих упражнений, включая сгибания рук на бицепс и толчки на трицепс.
Выполняйте все упражнения для плеча руками ниже уровня плеча, затем используйте свободные веса и тросы для внутренних и внешних укрепляющих упражнений, включая сгибания рук на бицепс и толчки на трицепс. Коррекция броска или замаха устраняет боль.
Коррекция броска или замаха устраняет боль.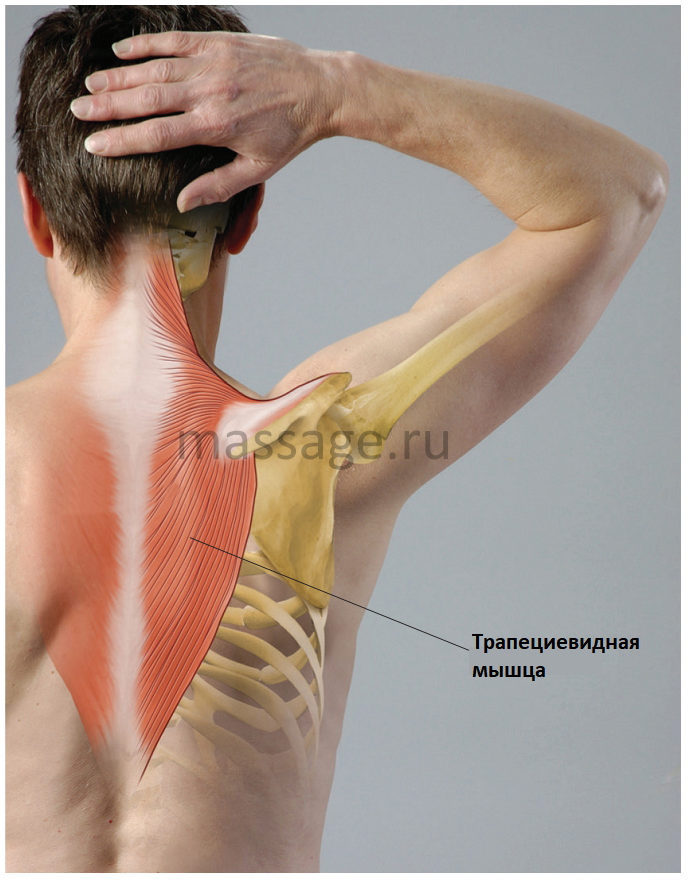 При разрывах верхней губы и вращательной манжеты необходимо принять тщательное решение, чтобы выбрать, что следует отремонтировать и как будет проводиться ремонт.
При разрывах верхней губы и вращательной манжеты необходимо принять тщательное решение, чтобы выбрать, что следует отремонтировать и как будет проводиться ремонт.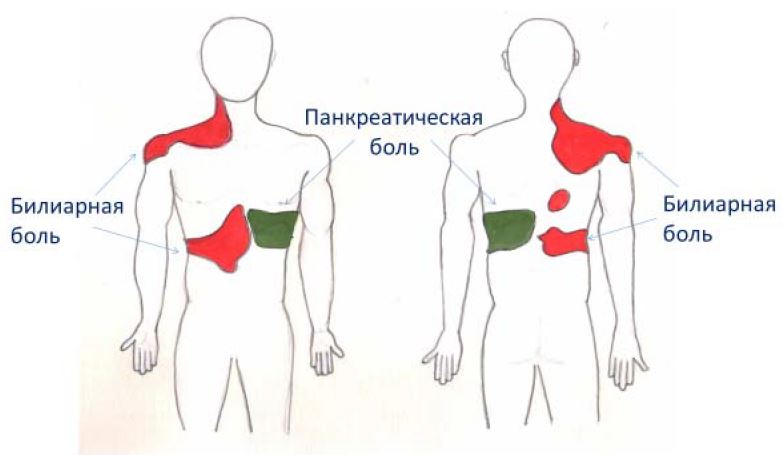 Порванные манжеты ротатора делятся на две основные группы: острые разрывы и дегенеративные. Острые разрывы здоровых тканей, если они небольшие, можно вылечить с помощью инъекций и времени.Однако более крупные почти всегда ремонтируются хирургическим путем. Дегенеративные слезы, которые присутствуют в течение долгого времени и часто связаны с некоторой степенью артрита, попадают в более тонкое дерево решений. Некоторые явно следует отремонтировать. Однако в других случаях частота отказов при восстановлении достаточно высока, поэтому безоперационное лечение является лучшим курсом. После ремонта пациент должен быть готов к болезненному трехмесячному реабилитационному курсу с полным выздоровлением после года занятий.
Порванные манжеты ротатора делятся на две основные группы: острые разрывы и дегенеративные. Острые разрывы здоровых тканей, если они небольшие, можно вылечить с помощью инъекций и времени.Однако более крупные почти всегда ремонтируются хирургическим путем. Дегенеративные слезы, которые присутствуют в течение долгого времени и часто связаны с некоторой степенью артрита, попадают в более тонкое дерево решений. Некоторые явно следует отремонтировать. Однако в других случаях частота отказов при восстановлении достаточно высока, поэтому безоперационное лечение является лучшим курсом. После ремонта пациент должен быть готов к болезненному трехмесячному реабилитационному курсу с полным выздоровлением после года занятий. Биологические методы лечения с использованием анаболической стимуляции тканей с помощью инъекций, упражнений, физиотерапии и тренировок по активности становятся более эффективными, целенаправленными и более распространенными.Главное – лечить их как можно раньше, пока полный разрыв тканей не приведет к инвалидности.
Биологические методы лечения с использованием анаболической стимуляции тканей с помощью инъекций, упражнений, физиотерапии и тренировок по активности становятся более эффективными, целенаправленными и более распространенными.Главное – лечить их как можно раньше, пока полный разрыв тканей не приведет к инвалидности.  Плечо – один из наиболее уязвимых суставов, поскольку он имеет такой широкий диапазон движений, что открывает его для различных травм и проблем. Локти – следующий наиболее уязвимый сустав, который обычно возникает из-за многократного использования. Когда в плече или локте начинают развиваться функциональные или анатомические изменения, боль обычно впервые проявляется во время определенных действий, таких как поднятие пакета молока или достижение над головой, но по мере того, как боль усиливается, она ощущается также ночью, в постели или в состоянии покоя.Итак, почему вы испытываете боль и что вы можете сделать, чтобы избавиться от нее? Мы обсуждаем несколько вариантов лечения, от растяжки плеч до интервенционных процедур.
Плечо – один из наиболее уязвимых суставов, поскольку он имеет такой широкий диапазон движений, что открывает его для различных травм и проблем. Локти – следующий наиболее уязвимый сустав, который обычно возникает из-за многократного использования. Когда в плече или локте начинают развиваться функциональные или анатомические изменения, боль обычно впервые проявляется во время определенных действий, таких как поднятие пакета молока или достижение над головой, но по мере того, как боль усиливается, она ощущается также ночью, в постели или в состоянии покоя.Итак, почему вы испытываете боль и что вы можете сделать, чтобы избавиться от нее? Мы обсуждаем несколько вариантов лечения, от растяжки плеч до интервенционных процедур. Эти расстройства могут быть вызваны острыми травмами, но чаще возникают в результате чрезмерного или повторяющегося использования.Эти условия могут также включать другие причины, в том числе:
Эти расстройства могут быть вызваны острыми травмами, но чаще возникают в результате чрезмерного или повторяющегося использования.Эти условия могут также включать другие причины, в том числе: Они могут помочь диагностировать точную причину боли в плече. Если ваша боль возникла не из-за острой травмы или перелома, вам могут предложить интервенционные методы лечения.
Они могут помочь диагностировать точную причину боли в плече. Если ваша боль возникла не из-за острой травмы или перелома, вам могут предложить интервенционные методы лечения.


 Кроме того, в управлении болью используются и психотерапевтические методы.
Кроме того, в управлении болью используются и психотерапевтические методы.

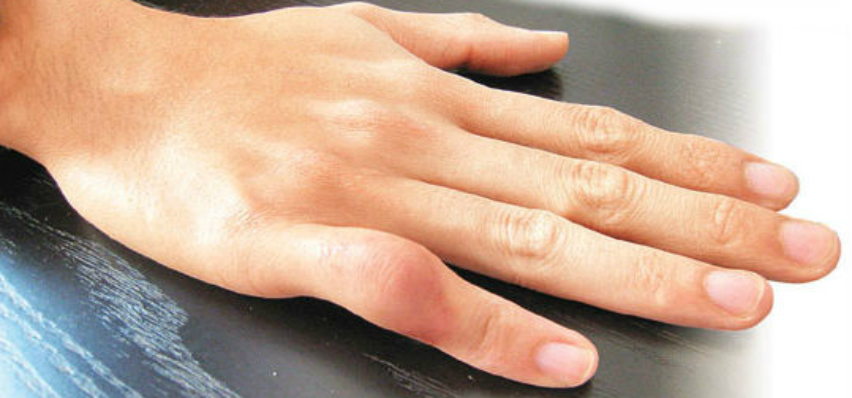 В случае поздней диагностики и неправильного лечения ревматоидный артрит может привести к потере трудоспособности. Часто заболевание начинается постепенно, нередко с артрита одного сустава, затем «присоединяются» другие суставы.
В случае поздней диагностики и неправильного лечения ревматоидный артрит может привести к потере трудоспособности. Часто заболевание начинается постепенно, нередко с артрита одного сустава, затем «присоединяются» другие суставы. Спондилит – это воспаление суставов позвоночника. Нередко первыми симптомами спондилита являются боли в пояснично-крестцовой области, перемежающие боли в ягодицах (то с одной, то с другой стороны). Эти боли носят воспалительный характер: усиливаются во второй половине ночи или по утрам, уменьшаются после разминки, не проходят в покое, сопровождаются утренней скованностью в позвоночнике. При спондилоартритах нередко поражаются тазобедренные суставы (первым симптомом часто является боль в паховой области).
Спондилит – это воспаление суставов позвоночника. Нередко первыми симптомами спондилита являются боли в пояснично-крестцовой области, перемежающие боли в ягодицах (то с одной, то с другой стороны). Эти боли носят воспалительный характер: усиливаются во второй половине ночи или по утрам, уменьшаются после разминки, не проходят в покое, сопровождаются утренней скованностью в позвоночнике. При спондилоартритах нередко поражаются тазобедренные суставы (первым симптомом часто является боль в паховой области).
 В дальнейшем происходит постепенное учащение «приступов» артрита, имеется тенденция к более затяжному их характеру. Вовлекаются все новые суставы: коленный, голеностопный, локтевой. Без лечения у пациента развивается хроническая подагра: хронический артрит, поражение почек, подкожное образование тофусов (узелков со значительным скоплением кристаллов мочевой кислоты).
В дальнейшем происходит постепенное учащение «приступов» артрита, имеется тенденция к более затяжному их характеру. Вовлекаются все новые суставы: коленный, голеностопный, локтевой. Без лечения у пациента развивается хроническая подагра: хронический артрит, поражение почек, подкожное образование тофусов (узелков со значительным скоплением кристаллов мочевой кислоты).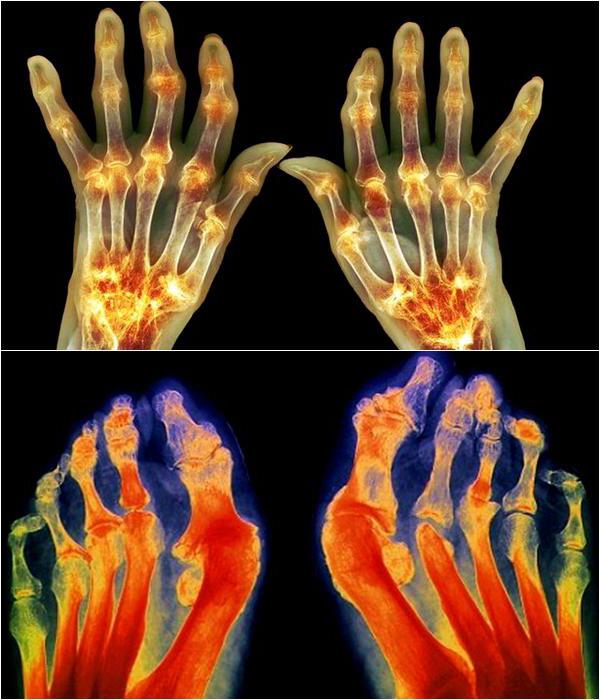 Пациенту бывает трудно определить, что у него болит: суставы, мышцы или связки.
Пациенту бывает трудно определить, что у него болит: суставы, мышцы или связки. Воспалительные изменения мягких тканей, как правило, хорошо «поддаются» периартикулярному (околосуставному) введению лекарственных препаратов. Воспаление в суставах может возникать после травм, требовать хирургического вмешательства. Этими проблемами занимаются ортопеды.
Воспалительные изменения мягких тканей, как правило, хорошо «поддаются» периартикулярному (околосуставному) введению лекарственных препаратов. Воспаление в суставах может возникать после травм, требовать хирургического вмешательства. Этими проблемами занимаются ортопеды.


 Ученым остается только искать подсказки и строить предположения о том, что является результатом адаптации, а что нет.
Ученым остается только искать подсказки и строить предположения о том, что является результатом адаптации, а что нет.
 Это может указывать на условия, в которых мы эволюционировали в приматов.
Это может указывать на условия, в которых мы эволюционировали в приматов.