Болезни пальцев рук фото: Артрит пальцев рук и ног: симптомы, лечение, фото. Лечение подагрического артрита большого пальца ноги
Болезнь Нотта (стенозирующий лигаментит)
Стенозирующий лигаментит (болезнь Нотта или «щелкающий» палец) — это заболевание кисти, которое характеризуется типичным «защелкиванием» пальца или пальцев при максимальном сгибании в кулак, ограничением движений, болью у основания пальцев при надавливании, утренней скованностью движений в кисти. Часто возникает на фоне системных заболеваний — сахарного диабета, подагры, ревматоидного полиартрита.
Типичные признаки стенозирующего лигаментита:
- характерное ощущение щелчка при разгибании пальца или пальцев
- боль в основании пальца при надавливании
- наличие плотного, округлого образования у основания пальца
- ощущение тугоподвижности, затруднение при сгибании или разгибании пальцев, преимущественно по утрам
Выделяют 4 степени заболевания:
1 — боль, периодические защелкивания
2 — видимые защелкивания пальца, палец разгибается самостоятельно
3 — видимые защелкивания, разогнуть палец можно только с помощью второй руки
4 — невозможно разогнуть палец даже с помощью второй руки
Лечение
В зависимости от степени заболевания применяются различные методики лечения.
При 1-2 степени выполняется блокада с гормональными противовоспалительными препаратами, а также назначается физиотерапевтическое лечение.
При неэффективности блокады, а также при 3-4 степенях заболевания рекомендовано оперативное вмешательство — рассечение связки А1 в основании пальца. Выполнить эту операцию можно двумя способами: открыто, с небольшим разрезом кожи, швами и дальнейшими перевязками, либо малоинвазивно, через маленькие проколы кожи иглой, без швов и перевязок.
Что необходимо для лечения за один визит?
Благодаря современным информационным технологиям решение многих проблем за один визит вполне реально. Для этого Вам нужно только ответить на вопросы и выслать фотографии рук на электронную почту handcenter@sogaz-clinic.ru. Наши специалисты изучат полученную информацию и составят индивидуальный план лечения.
В письме желательно указать:
- ФИО и год рождения
- Контактный телефон и город проживания
- Есть ли у Вас плотные подкожные тяжи или глубокие складки на кожи ладони и пальцах?
- Возникают ли у Вас щелчки или защелкивания пальца или пальцев при разгибании?
- Немеют ли у Вас пальцы кисти (просыпаетесь ли Вы от ощущения, что отлежали руку?)
- Можете ли Вы насильно разогнуть палец или пальцы при помощи другой руки?
- Проблемы с рукой появились после травмы?
- Оперировали ли Вас ранее? Если да, то где и когда (желательно выслать копию выписного эпикриза после операции, а на фото руки маркером обозначить послеоперационный рубец)
- Приложить фото руки (вид сверху, сбоку), желательно указать маркером или ручкой проблемные зоны на кисти
- Имеются ли у Вас хронические заболевания – ревматоидный полиартрит, подагра, сахарный диабет и т.
 п.?
п.?
В произвольной форме опишите проблему (что беспокоит и как долго), к кому обращались за помощью (какое лечение получали и был ли от него эффект), какие исследования проводили (при их наличии нужно приложить копии медицинских документов).
Кроме того, можно просто записаться по телефону 8 (812) 406-88-88 на операцию по поводу болезни Нотта без ответов на вопросы и отправки фотографий. При отсутствии противопоказаний Вам также могут предложить лечение за один визит.
Центр хирургии кисти
виды, стадии, симптомы и признаки
Здоровые суставы — это роскошь, значение которой трудно оценить тому, кто никогда не испытывал боли при ходьбе и не ощущал затруднения при попытке поднять руку или ногу, развернуться или присесть. Между тем миллионы людей по всему свету ежегодно обращаются за помощью к врачам-ортопедам с подобными жалобами.
Эпидемиология заболеваний суставов
Около 30% людей рано или поздно сталкиваются с патологией суставов: даже если в молодости им удавалось избегать травм или серьезных заболеваний, к пожилому возрасту «срок годности» скелета подходит к концу. Помимо людей преклонного возраста, в группе риска те, кому слабые сочленения костей достались «по наследству», а также спортсмены, рабочие, страдающие ожирением, сахарным диабетом и другими хроническими заболеваниями.
Помимо людей преклонного возраста, в группе риска те, кому слабые сочленения костей достались «по наследству», а также спортсмены, рабочие, страдающие ожирением, сахарным диабетом и другими хроническими заболеваниями.
Такие заболевания суставов, как ювенальный ревматоидный артрит, встречаются преимущественно у несовершеннолетних. Другие, например подагра, считаются «хворью аристократов»: они развиваются из-за избытка мяса, красного вина и шоколада в рационе. Известно, что воспаления суставов, связанные со скачками гормонального фона, обычно выявляются у представительниц слабого пола. У мужчин же чаще всего возникают травматические повреждения суставов. Словом, болезни суставов могут угрожать человеку вне зависимости от социального положения, привычек, возраста и пола.
Основные группы заболеваний сустава по характеру поражения
Болезни суставов классифицируются по характеру патологического процесса.
Воспалительные и инфекционные болезни суставов
В данном случае причиной недуга служит воспалительная реакция в ответ на инфекционный, аутоиммунный или аллергический процесс. Болезнь дает о себе знать болью и припухлостью в суставе. Симптомы за несколько часов способны достичь максимальной выраженности и в дальнейшем отступить на неопределенный срок. Но за периодом мнимого благополучия скрывается скрытое развитие патологического процесса.
Болезнь дает о себе знать болью и припухлостью в суставе. Симптомы за несколько часов способны достичь максимальной выраженности и в дальнейшем отступить на неопределенный срок. Но за периодом мнимого благополучия скрывается скрытое развитие патологического процесса.
Некоторые артриты проявляются в первую очередь не болью, а утренней скованностью, лихорадкой, сыпью на коже над суставом или проявлениями первичного заболевания, осложненного поражением опорно-двигательного аппарата (например, расстройствами мочеполовой системы — при болезни Рейтера и гонорейном артрите).
Этапы воспалительной патологии сустава можно разграничить благодаря рентгенологическому обследованию. Так, в начале болезни значимых отклонений на снимках не обнаруживается, при второй степени артрита появляются признаки разрушения костной и хрящевой ткани. При третьей степени врач увидит деформацию сустава — к этому моменту больной ощущает выраженные ограничения подвижности. Наконец, четвертая степень артрита сопровождается тотальными изменениями в суставе: помочь больному смогут только хирурги.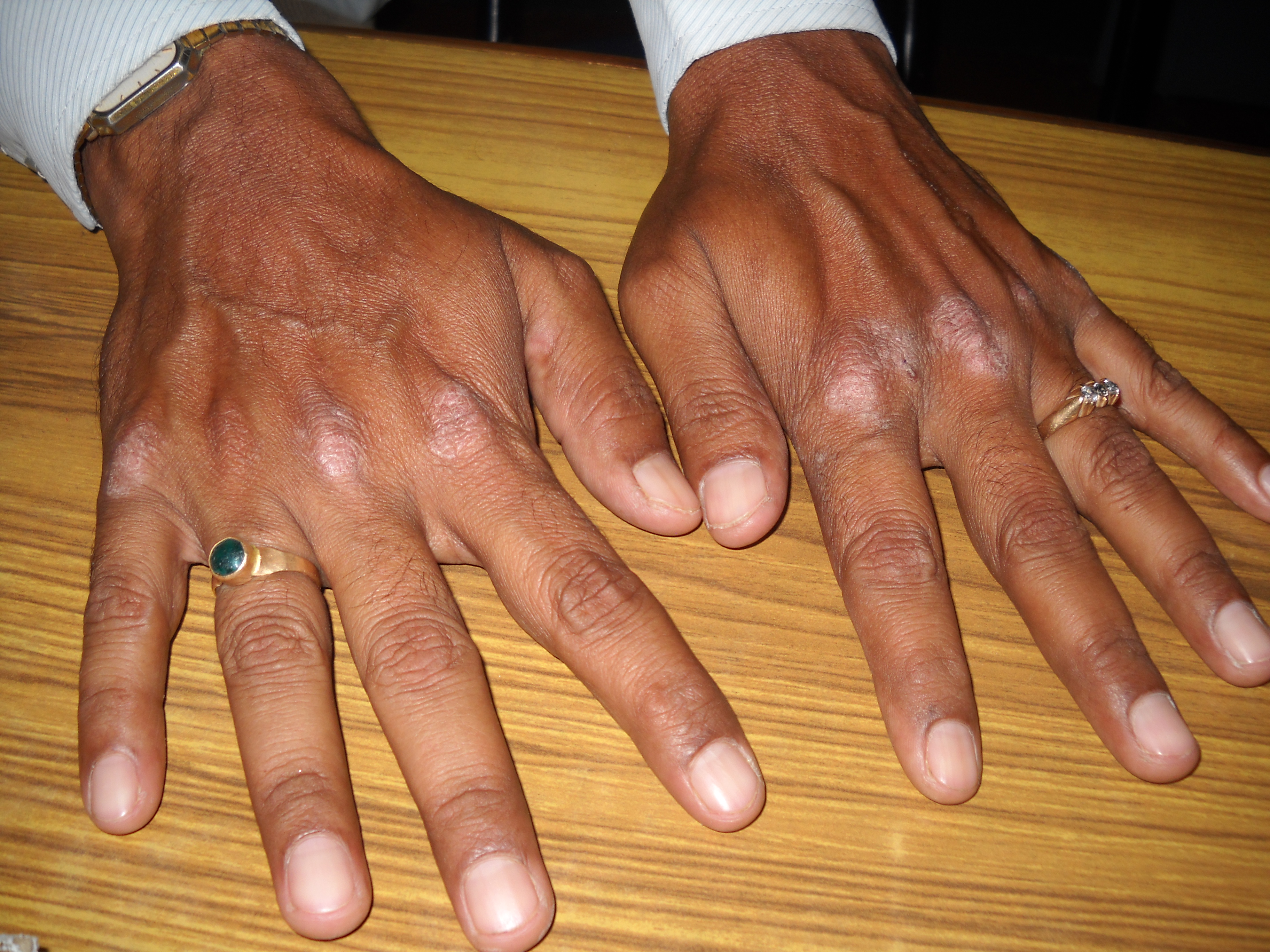
К этой группе патологий, наряду с ревматоидным артритом (при котором иммунная система организма разрушает суставы), относится инфекционно-аллергический артрит, болезнь Бехтерева, болезнь Гоффа, подагра, псориатический артрит и т. д.
Обратите внимание
Основная профилактика артритов — предотвращение инфекций путем вакцинации и других мер защиты от болезней, способных осложниться бактериальным заражением сустава (гонореи, скарлатины, ангины и т.д.)
Дегенеративные поражения
Эти болезни, как правило, проявляются у пожилых людей: они связаны с изнашиванием сустава, что приводит к разрушению хрящей, отвечающих за амортизацию при работе. Еще один фактор развития дегенеративных заболеваний — остеопороз, при котором снижается плотность костной ткани.
Дегенеративные заболевания проявляются постепенно: первым признаком будет непродолжительная боль после утомительного дня, проведенного на ногах. С течением времени болезненность в суставе перестанет стихать после отдыха, а движения в суставе станут ограниченными. Иногда в пораженной области возникает отек, а сустав ноет при смене погоды и по ночам.
Иногда в пораженной области возникает отек, а сустав ноет при смене погоды и по ночам.
Тяжесть артрозов определяется при осмотре и рентгенографии. В начале процесса на снимках заметно лишь небольшое сокращение высоты щели между костями вследствие истончения хрящевой ткани. При второй степени врач зафиксирует уменьшение полости сустава на треть от нормы и появление костных выростов или участков отмершего хряща. Наконец, 3 стадия артроза характеризуется глубокими, необратимыми деформациями сочленения, вплоть до анкилоза — сращения костей.
Самым частой причиной инвалидности среди всех болезней суставов является деформирующий остеоартроз, затрагивающий преимущественно тазобедренный и коленный суставы. Также источником проблемы может оказаться межпозвоночный остеохондроз — типичное заболевание офисных работников.
Обратите внимание
Эксперты отмечают, что отличной профилактикой возрастных изменений суставов может стать йога — комплекс упражнений, укрепляющих связки и мышцы посредством статических нагрузок. Недавно ученые выяснили, что ежедневные 12-минутные занятия йогой на протяжении 10-ти лет способствуют увеличению плотности костей бедра и позвоночника, что исключает остеопороз и артроз, предотвращая переломы в пожилом возрасте.
Недавно ученые выяснили, что ежедневные 12-минутные занятия йогой на протяжении 10-ти лет способствуют увеличению плотности костей бедра и позвоночника, что исключает остеопороз и артроз, предотвращая переломы в пожилом возрасте.
Врожденные патологии суставов
Врожденные болезни суставов обращают на себя внимание с самых первых дней жизни малыша: от лечебных мер зависят возможные последствия порока развития для здоровья ребенка. Так, у младенцев нередко выявляется врожденный вывих бедра, который часто сочетается с дисплазией тазобедренного сустава. Будучи оставленным без внимания, этот недуг приведет к проблемам с походкой и формированием осанки. Однако своевременное вмешательство ортопеда позволит скорректировать врожденный вывих бедра консервативно, без операции.
Еще одна часто встречающаяся врожденная патология суставов — синдром Марфана, включающий в себя комплекс нарушения развития внутренних органов. Пациенты с синдромом Марфана имеют крайне подвижные суставы, нарушение осанки и килевидную грудную клетку. Это — высокие, худые, болезненные люди, которые, как правило, попадают в травмпункты с вывихами и переломами. При соблюдении рекомендаций врача они могут жить долго, не испытывая тяжелых проблем со здоровьем.
Это — высокие, худые, болезненные люди, которые, как правило, попадают в травмпункты с вывихами и переломами. При соблюдении рекомендаций врача они могут жить долго, не испытывая тяжелых проблем со здоровьем.
Болезни околосуставных тканей
Заболевания из этой группы не затрагивают сам сустав, однако при отсутствии лечения способны ухудшить его работу. Сюда относятся воспаления сухожилий (тендиниты), суставных сумок (бурситы), связок (лигаментиты), фасций (фиброзиты). Иногда источником патологического процесса становится воспаление в самом суставе, но куда чаще причиной развития таких недугов являются физические нагрузки и «застуживание» шеи или конечностей.
Симптомы болезней околосуставных тканей имеют особенности: в отличие от патологии суставов, боль в связках, сухожилиях и суставных сумках ощущается только при активных движениях и отсутствует при воздействии на конечность в кабинете у врача или массажиста. При артритах больные жалуются на «разлитую» боль, а при поражении околосуставных тканей — могут указать конкретную точку, где боль максимальна.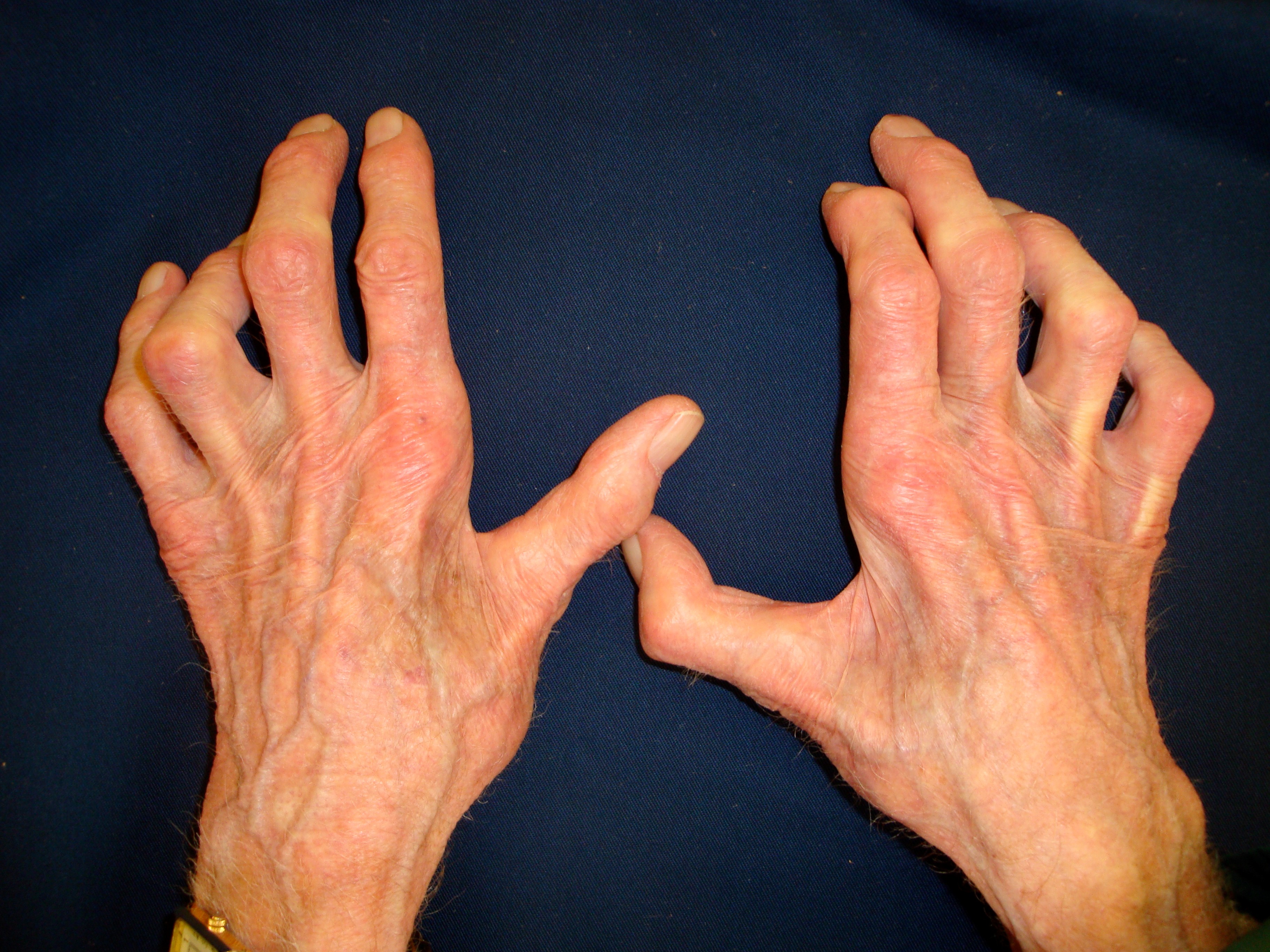 Рентген и МРТ позволяют окончательно удостовериться в природе заболевания и назначить лечение.
Рентген и МРТ позволяют окончательно удостовериться в природе заболевания и назначить лечение.
Виды заболеваний суставов по месту локализации
У многих болезней суставов есть своя «излюбленная» локализация, благодаря чему врач может определиться с предварительным диагнозом еще до получения результатов медицинской визуализации.
- Болезни плечевого сустава нередко возникают у людей, зарабатывающих на жизнь физическим трудом, или у тех, кто является завсегдатаями тренажерных залов. Самые очевидные причины боли в плече — плечелопаточный периартрит и остеохондроз шейного отдела позвоночника. В ряде случаев — обнаруживаются остеоартроз или артрит плечевого сустава.
- Болезни локтевого сустава тоже часто беспокоят спортсменов (эпикондилит). Иногда дискомфорт и ограничение подвижности в этой области вызываются расслаивающим остеохондритом, деформирующим остеоартрозом и воспалениями мышц руки.
- Суставы кисти (пальцев рук) воспаляются при ревматоидном артрите.
 Он может проявиться «синдромом тугих перчаток»: по утрам сложно размять кисти, вернув им подвижность. Особенностью этой болезни является одновременное поражение обеих рук. Нередки в практике ортопедов случаи артрозов и поражений сухожилий, возникающих у музыкантов и представителей профессий, связанных с мелкой моторикой (граверов, ювелиров и т.д.), а также у тех, кто ежедневно и подолгу работает с клавиатурой.
Он может проявиться «синдромом тугих перчаток»: по утрам сложно размять кисти, вернув им подвижность. Особенностью этой болезни является одновременное поражение обеих рук. Нередки в практике ортопедов случаи артрозов и поражений сухожилий, возникающих у музыкантов и представителей профессий, связанных с мелкой моторикой (граверов, ювелиров и т.д.), а также у тех, кто ежедневно и подолгу работает с клавиатурой. - Повсеместно встречающейся болезнью тазобедренного сустава является коксартроз, характерный для людей преклонного возраста. Также пожилые пациенты часто сталкиваются с остеопорозом — размягчением структуры бедренной кости, чреватым патологическим переломом ее шейки. Бурситы и тендиниты тазобедренного сустава диагностируются у спортсменов — бегунов и футболистов.
- Болезни коленного сустава наблюдаются у людей всех возрастов. У детей чаще диагностируют инфекционный и ревматоидный артрит, у зрелых спортивных людей — поражения связочного аппарата и травмы мениска, а после 50-ти лет на первое место выходит гонартроз — дегенеративное поражение коленного сустава.

- Боли в голеностопном суставе могут стать следствием артрита или подвывиха. Такие патологии характерны для спортсменов, танцоров и женщин, ежедневно надевающих туфли на высоком каблуке. Артрозом голеностопа (так же, как и коксартрозом, и гонартрозом) страдают многие тучные люди.
Виды заболеваний суставов согласно традиционной китайской медицине
Альтернативный взгляд на природу заболеваний суставов дает традиционная китайская медицина (ТКМ). Согласно ей, ревматизм, ревматоидный артрит и остеоартроз являются проявлением «синдрома Би» — препятствия, которое влияет на кости и суставы. «Синдром Би» возникает из-за воздействия патогенных факторов. Они проникают в организм, оседают в мышцах, сухожилиях и суставах, а затем блокируют нормальное течение жизненной энергии Ци и крови по энергетическим каналам (меридианам). Все это вызывает боль, скованность, воспаление, а также деформацию костей и суставов.
Какие патогены вызывают «синдром Би»?
- Ветер вызывает «блуждающий Би».
 Острая боль в суставах начинается и заканчивается быстро, но может перемещаться по всему телу, что ограничивает диапазон комфортных движений. Пульс больного становится плавающим, а язык покрывается тонким белым налетом.
Острая боль в суставах начинается и заканчивается быстро, но может перемещаться по всему телу, что ограничивает диапазон комфортных движений. Пульс больного становится плавающим, а язык покрывается тонким белым налетом. - Холод вызывает «болезненный Би». Сильная боль в суставах приводит к скованности движений. Особенно ярко боль проявляется при снижении температуры окружающей среды. Пульс при этом становится напряженным. При «болезненном Би» также может возникнуть белый налет на языке. С наступлением тепла состояние человека улучшается.
- Сырость вызывает «фиксированный Би». Боль сопровождается ощущением тяжести, онемения или появлением отека в пострадавшей области. Пульс — плавающий, язык — с жирным налетом.
- Тепло вызывает «жар Би». Жар уменьшает поток крови и жизненной энергии Ци через суставы, тем самым нарушая их функции. Из-за этого в суставе возникает воспаление и опухоль. Язык покрывается красно-желтым налетом, а пульс становится быстрым.

- Комбинации патогенов:
- Ветер, холод и сырость. Задержка ветра, холода и сырости в меридианах затрудняет отток Ци и крови. Избыток холода проявляется застоем жизненной энергии и крови. При данной комбинации возникает сильная боль и отек сустава, наблюдается напряженный пульс, а также бледный язык с белым налетом.
- Ветер, сырость и жара. Патогены блокируют движение Ци и крови, поражая мышцы и кожу. Суставы краснеют и опухают. Кроме того, зачастую появляется боль, которая может сопровождаться тяжестью и лихорадкой. Язык покрывается красно-желтым налетом, а пульс становится быстрым.
- Дефицит крови в печени и почках, мокрота. Дефицит Ци и крови вызывает длительную боль в суставах, которая сопровождается отеками, воспалением, болью в коленях и их деформацией. Болевой синдром ограничивает движения. Внутреннее накопление мокроты и застоя проявляется в виде подкожных узелков. В данном случае у человека наблюдается состояние истощения, вялости, головокружение и помутнение зрения.
 Пульс становится неровным, язык темнеет и покрывается тонким налетом.
Пульс становится неровным, язык темнеет и покрывается тонким налетом.
Лечение заболеваний суставов в китайской медицине направлено на рассеивание ветра, холода, жары, а также преобразование сырости и восстановление течения Ци и крови. В этом помогает иглоукалывание, моксотерапия (прогревание полынными сигарами) и точечный массаж.
Не забывайте, что важно с вниманием относиться к любым симптомам — боли, скованности, отеку, появлению сыпи или хрусту, слышимому при движениях. Подавляющее число заболеваний суставов успешно поддается излечению на начальных стадиях, однако в запущенном состоянии болезни способны нарушать жизненные и профессиональные планы, требуя дорогостоящего оперативного вмешательства и сложных реабилитационных мероприятий.
Симптомы полиартрита пальцев – необходимая информация для пациентов
Полиартрит пальцев – симптомы, лечение, профилактика
Полиартрит – серьезное заболевание суставов, характеризующееся формированием костных деформаций, которые при неправильном и несвоевременном лечении могут стать причиной инвалидности.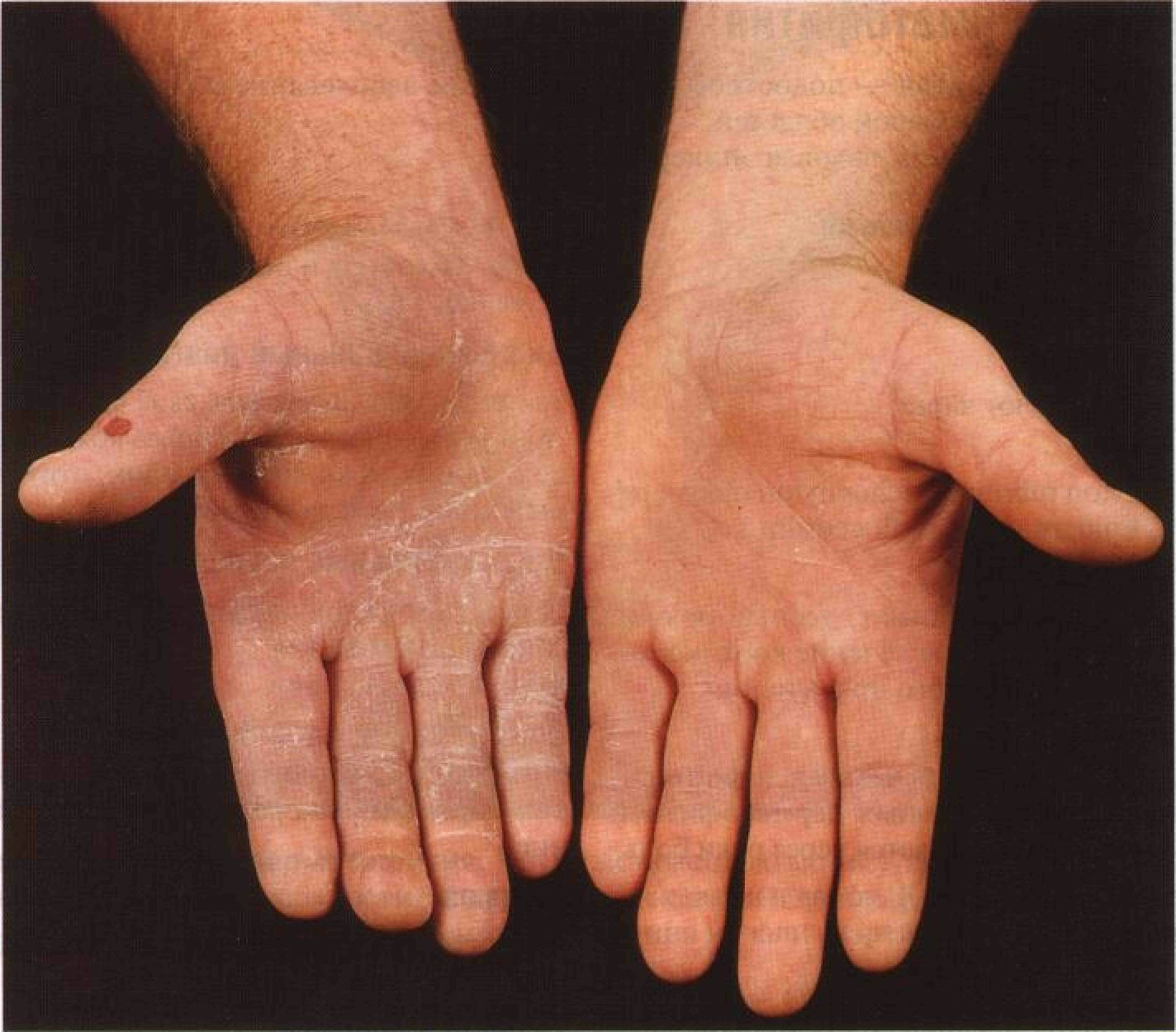 Патология может развиваться самостоятельно или быть частью более серьезного заболевания опорно-двигательного аппарата. Полиартрит пальцев относится к возрастным заболеваниям, которым в большей степени подвержены женщины. Из этой статьи вы узнаете об основных причинах возникновения недуга, диагностике, медикаментозном лечении и методах профилактики. Обратите внимание на раздел, касающийся особенностей питания при полиартрите и рецептов народной медицины.
Патология может развиваться самостоятельно или быть частью более серьезного заболевания опорно-двигательного аппарата. Полиартрит пальцев относится к возрастным заболеваниям, которым в большей степени подвержены женщины. Из этой статьи вы узнаете об основных причинах возникновения недуга, диагностике, медикаментозном лечении и методах профилактики. Обратите внимание на раздел, касающийся особенностей питания при полиартрите и рецептов народной медицины.
Наиболее распространенные причины заболевания суставов рук:
- нарушение обмена веществ и аутоиммунный сбой;
- последствия инфекционных болезней;
- травмы суставов;
- наследственность;
- осложнение псориаза.
О том, как лечить полиартрит пальцев, речь пойдет ниже. Важно: лечением болезни должен заниматься исключительно специалист. Самолечение в данном случае недопустимо.
Симптомы полиартрита пальцев
Первая стадия заболевания протекает в большинстве случаев незаметно.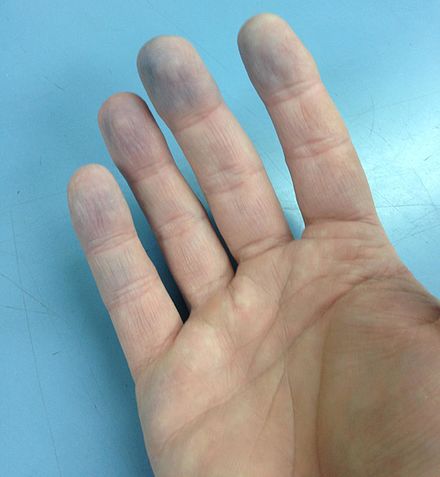 Болезненные ощущения проявляются после длительной физнагрузки, при смене погоды и после сна. Иногда возможен дискомфорт в области суставов в состоянии покоя.
Болезненные ощущения проявляются после длительной физнагрузки, при смене погоды и после сна. Иногда возможен дискомфорт в области суставов в состоянии покоя.
Вторая стадия полиартрита пальцев характеризуется образованием узелков на суставах и ноющей болью, не связанной с нагрузками. Возможно выпячивание пальцев и увеличение их объема.
Третья стадия – этап деформации. Проявляется покраснением кожи и отечностью вокруг суставной поверхности, резкой болью и скованностью движений.
На нашем сайте Добробут.ком вы сможете записаться на прием в специалисту, который после необходимой диагностики назначит медикаментозное лечение полиартрита пальцев рук и проконтролирует его выполнение. Прием ведут врачи высшей категории с многолетним стажем.
Полиартрит пальцев ног
В начале заболевания больного, как правило, беспокоит боль в области большого пальца и небольшая припухлость. Со временем воспалительный процесс переходит на рядом расположенные пальцы, а в дальнейшем и на всю стопу. В запущенных случаях возникает деформация стопы, что приводит к инвалидности.
В запущенных случаях возникает деформация стопы, что приводит к инвалидности.
Лечение полиартрита ног должно быть комплексным и осуществляться под наблюдением врача. Обезболивающие средства, антибиотики, нестероидные противовоспалительные, гормоны и хондропротекторы – основа медикаментозной терапии. Хорошим дополнением станет местное применение противовоспалительных гелей, комплекс лечебной физкультуры, грязевые компрессы и специальные ванны.
Как лечить полиартрит пальцев
Курс лечения назначается врачом после всестороннего обследования (исследования крови, МРТ, рентгена).
Основа – медикаментозное лечение, состоящее из антибактериальных препаратов, нестероидных противовоспалительных средств, хондропротекторов, кортикостероидов и витаминов. Уместным дополнением станет физиотерапия, лечебная гимнастика и рецепты народной медицины, назначаемые в период восстановления. Все это проводится под контролем лечащего врача.
Диета – важная часть любого лечения.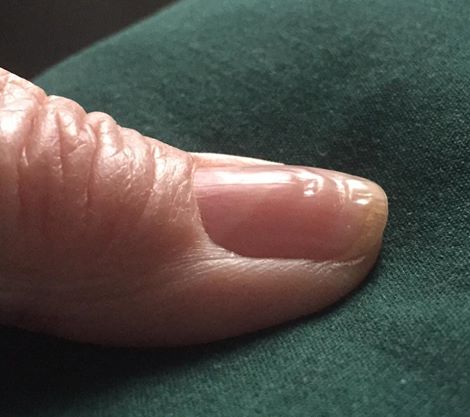 При выявлении симптомов полиартрита пальцев врачи рекомендуют исключить из рациона маринованные и кислые продукты, ограничить употребление соли и сахара. Кофе, газированные напитки и фаст-фуд – под запретом. Увеличьте количество кисломолочных продуктов, свежих овощей, зелени и фруктов. Для костей полезна рыба и отварное мясо.
При выявлении симптомов полиартрита пальцев врачи рекомендуют исключить из рациона маринованные и кислые продукты, ограничить употребление соли и сахара. Кофе, газированные напитки и фаст-фуд – под запретом. Увеличьте количество кисломолочных продуктов, свежих овощей, зелени и фруктов. Для костей полезна рыба и отварное мясо.
Профилактика
Снизить риск возникновения полиартрита и надолго сохранить гибкость мелких суставов помогут:
- занятия плаваньем и регулярная гимнастика;
- своевременное лечение инфекционных заболеваний;
- рациональное питание, контроль веса;
- прием витаминно-минеральных комплексов в весенне-осенний период;;
- профилактика травм;
- закаливание организма.
Связанные услуги:
Артроскопия
Ортопедия и травматология
Артрит: причины, симптомы и лечение | Блог о здоровье
Боль при движении может быть вызвана огромным количеством заболеваний. Причина может быть в травме, болезнях нерва, опухолях, врождённых аномалиях строения. Частым виновником боли у взрослых людей является артрит — воспаление суставов.
Причина может быть в травме, болезнях нерва, опухолях, врождённых аномалиях строения. Частым виновником боли у взрослых людей является артрит — воспаление суставов.
Что такое артрит?
Под этим названием понимают целую группу заболеваний, в которых воспаление распространяется на все части сустава. Болезнь может протекать в одном суставе или в нескольких, с острой болью или в хронической форме, а также провоцировать разрушение тканей.
У заболевания есть две классификации. По вовлечённости:
- моноартрит — воспаление происходит только в одном суставе;
- полиартрит охватывает сразу несколько суставов (одинаковые с обеих сторон или случайные в разных частях тела).
И по течению:
- Острый — начинается внезапно и сопровождается сильной болью;
- Хронический — развивается достаточно медленно, может проявиться после острой формы при недостаточном лечении.
Также существует международная ревматологическая классификация, в которой выделены следующие типы артрита:
- инфекционный — при развитии болезни после попадания инфекции;
- дистрофический — вызванный разрушением суставов и костей;
- травматический — после механического повреждения сустава;
- связанный с другими заболеваниями организма — может быть вызван опухолями, заболеваниями пищеварительного тракта и другими.

Симптомы артрита. Как отличить один вид от другого?
Несмотря на разнообразное проявление, некоторые симптомы артрита проявляются всегда. Независимо от того, чем вызван недуг, больной наблюдает у себя:
- отёк и припухлость около поражённого сустава,
- покраснение кожи и повышение её температуры,
- ограничение движений в суставе, сопровождающееся хрустом и болью.
Кроме того, есть симптомы, с помощью которых можно отличить виды артрита друг от друга. Они зависят от причины и характера течения:
- при хроническом артрите начинается деформация больных суставов;
- инфекционный артрит сопровождается повышением температуры, ознобом, слабостью и головной болью;
- дистрофический артрит развивается медленно, боль в суставах постепенно нарастает. Он может распространяться не только на конечности, но и на позвоночник;
- травматический артрит схож по симптомам с дистрофическим, но его развитию предшествует серьёзная травма или постоянная нагрузка на сустав;
- при артрите, вызванном аллергией, опухолями, нарушениями желудочно-кишечного тракта, будут наблюдаться все симптомы, которые вызвали заболевание.

Если помимо перечисленных симптомов присутствуют разрывы мышц и сухожилий, а также онемение конечностей — болезнь запущена и начались осложнения, которые требуют незамедлительного лечения.
Причины заболевания
Некоторые причины артрита кроются в неправильном образе жизни:
- недостаточное количество питательных веществ и витаминов,
- несбалансированное питание,
- употребление алкоголя,
- избыточный вес,
- нагрузка на суставы.
Другие более серьёзны, и их вряд ли удастся избежать обычной профилактикой:
- бактериальные, грибковые, вирусные инфекции;
- постоянное взаимодействие с аллергенами;
- травмы суставов;
- заболевания нервной и иммунной системы;
- нарушение обмена веществ;
- патологии эндокринной железы;
- наследственная предрасположенность;
- некоторые болезни: подагра, гонорея, туберкулёз.
Женщины болеют артритом чаще мужчин. Постоянный стресс, перенесённые болезни и оперативные вмешательства часто провоцируют первые приступы артрита.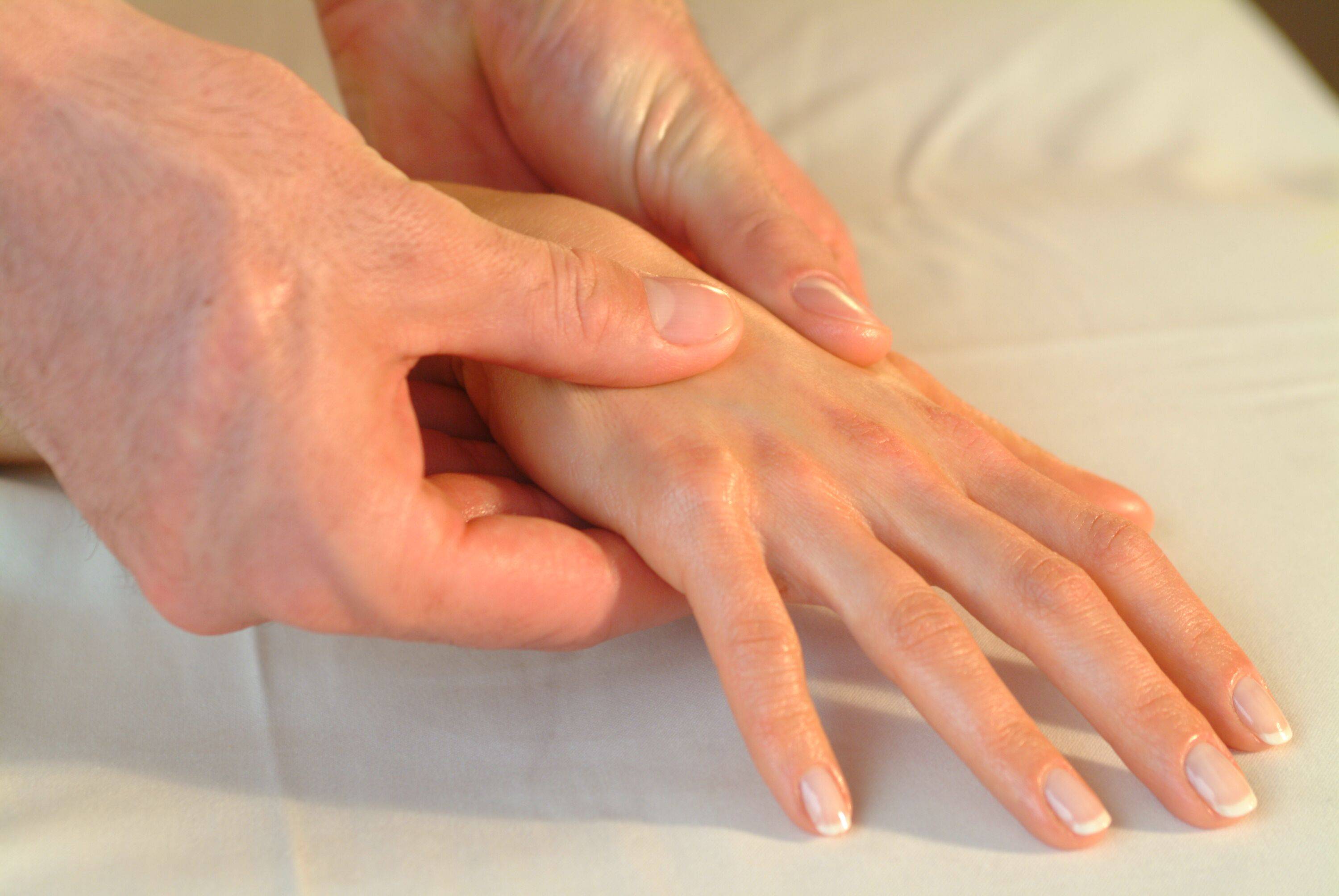 Также риск заболеть увеличивается с возрастом.
Также риск заболеть увеличивается с возрастом.
Что включает в себя диагностика артрита?
Артрит проявляет себя очень ярко — его заметит даже неспециалист. Чтобы точно определить причины заболевания, после визуального осмотра врач может назначить следующие процедуры:
- общий анализ крови и мочи покажут наличие инфекций и степень воспалительных процессов;
- анализ синовиальной жидкости — по нему можно определить наличие воспалительного и септического процессов;
- артроскопия — эндоскопическое введение датчика в суставную полость для визуального осмотра;
- УЗИ суставов поможет определить степень поражения и обнаружить основные участки заболевания;
- рентген сустава и конечности покажет состояние костей и суставов, выявит изменения, вызванных артритом;
- компьютерная томография сустава — одно из лучших средств для оценки состояния костей и суставов;
- магнитно-резонансная томография поможет рассмотреть состояние костей и суставов, а также окружающих тканей.

Если артрит сопровождается дискомфортом в брюшной полости, головными болями, слабостью — обязательно скажите об этом врачу. Это может указывать на серьёзные заболевания, в котором воспаление суставов — всего лишь один из симптомов.
Как проходит лечение?
Терапия включает в себя избавление от болевого синдрома, устранение причины болезни и восстановление больного сустава.
- врач может назначить обезболивающие и противовоспалительные препараты,
- в запущенных случаях проводят операции для восстановления разрушенных суставов,
- хорошо зарекомендовали себя физиотерапевтические процедуры: массаж, ультразвуковая терапия, лазеротерапия,
- многим пациентам советуют заниматься лёгкой гимнастикой: её должен разработать врач ЛФК с учётом течения заболевания.
Лечение артрита не может обойтись без изменения образа жизни: обратите внимание на качество питания, избегайте набора веса, откажитесь от алкоголя и большого количества соли.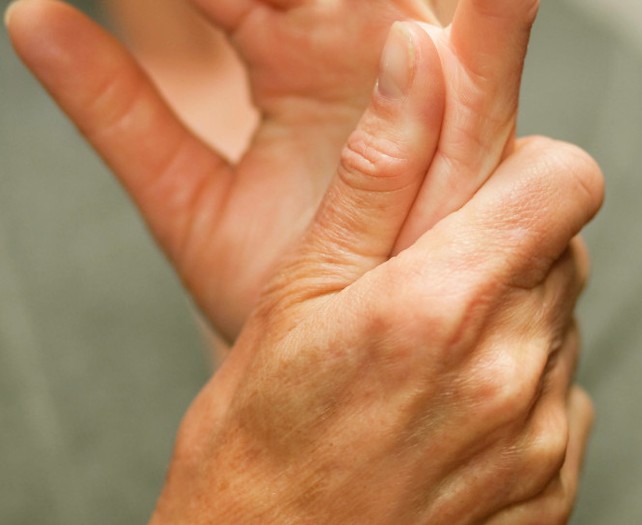
Если начать терапию на начальных стадиях, болезнь легко поддастся лечению. Самое главное — обращать внимание на все изменения в организме, чтобы вовремя обратиться к врачу и не допустить развития осложнений.
Краткий справочник по ревматизму – Venäjän kielinen reuma-aapinen
Краткий справочник по ревматизму
на русском языке
перевод сведений о ревматических заболеваниях сделан со страницы:
Suomen Reumaliitto Ry
http://www.reumaliitto.fi/reuma-aapinen/reumataudit/
1. ФИБРОМИАЛГИЯ, 2. ПАДАГРА, 3. ДЕТСКИЙ РЕВМАТИЗМ, 4. ЛАЙМБОРЕЛЛИОЗ, 5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАН, 6. ПСОРИАЗ СУСТАВОВ, 7. СУСТАВНОЙ РЕВМАТИЗМ, 8. СУСТАВНОЙ РЕВМАТИЗМ II, 9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ, 10. ОСТЕОПОРОЗ, 11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ,12. ПОЛИМИОЗИТ, 13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА , 14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА 15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ 16. СИНДРОМ ШЕГРИНА 17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ 18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE) 19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ) 20. ВАСКУЛИТ
СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE) 19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ) 20. ВАСКУЛИТ
1. ФИБРОМИАЛГИЯ (МЫШЕЧНЫЙ РЕВМАТИЗМ)
Фибро – значит соединительная ткань, а миалгия – боль в мышцах. Фибромиалгия вызывает боль в мышцах, соединительных и внесуставных мягких тканях. Помимо болей в опорно-двигательном аппарате, пациенты страдают различными нарушениями сна: поверхностный сон, частые пробуждения по ночам, чувство разбитости и физического истощения по утрам. К тому же у них наблюдаются различные типы психических и неврологических симптомов, которые могут быть очень разнообразными.
Чаще заболеванием страдают женщины среднего и пожилого возраста. Согласно оценкам фибромиалгией заболевает от 2 до 5% населения, у детей и молодежи заболевание встречается редко.
Причины
Причины возникновения фибромиалгии до сих пор не совсем ясны. На возникновение симптомов влияют многие факторы, вследствие которых болезнь развивается в виде различных изменений со стороны центральной нервной системы (ЦНС). У многих пациентов симптомы проявляются вместе с инфекцией, травмой или в других ситуациях, сопровождающихся болью. Иногда местные боли переходят в общую болевую чувствительность. Некоторые пациенты страдают от гиперподвижности суставов, у других к симптомам присоединяются социальные или психические проблемы. Часто у больных фибромиалгией встречаются другие сопутствующие болезни.
У многих пациентов симптомы проявляются вместе с инфекцией, травмой или в других ситуациях, сопровождающихся болью. Иногда местные боли переходят в общую болевую чувствительность. Некоторые пациенты страдают от гиперподвижности суставов, у других к симптомам присоединяются социальные или психические проблемы. Часто у больных фибромиалгией встречаются другие сопутствующие болезни.
Одной из причин возникновения фибромиалгии является долговременный стресс, вызывающий плохое настроение и чувство угнетения. Причиной стресса может быть многократно повторяющийся и продолжительный внешний раздражитель: работа, чувство неудовлетворённости, спешка, движение, шум, человеческие отношения, денежные проблемы или безработица. У больных фибромиалгией подтверждены такие же гормональные изменения, как у людей, страдающих от долговременного стресса. Ещё неизвестно, является ли причиной возникновения фибромиалгии стресс или депрессия и беспокойство, скорее результат, чем причина фибромиалгии.
Другая причина болезни – недостаток сна или его плохое качество.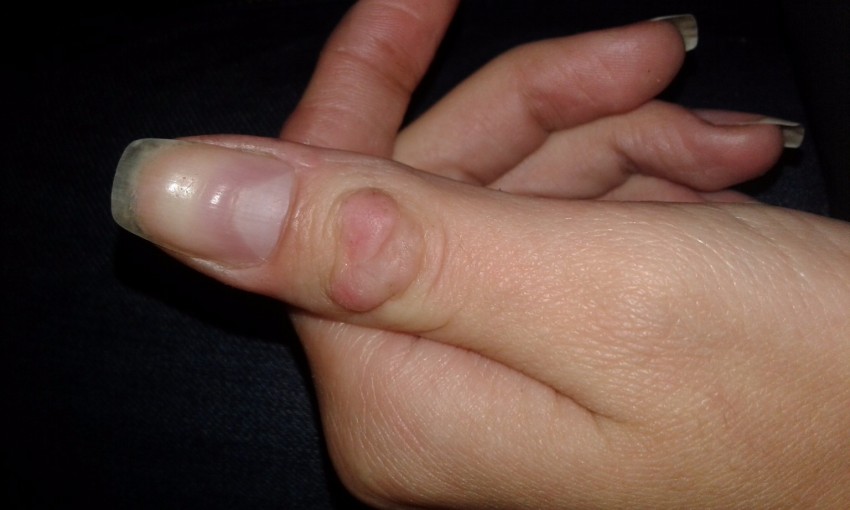 Во время глубокого сна гипофиз вырабатывает гормон роста, который имеет анаболическое действие (укрепляющее ткани). Если происходит нехватка глубокого сна, гормон роста не выделяется. У больных подтверждено уменьшение выделения гормона роста. В то же время, похожие на фибромиалгию симптомы были выявлены в лабораторных условиях, когда у исследуемых людей был просто нарушен нормальный сон.
Во время глубокого сна гипофиз вырабатывает гормон роста, который имеет анаболическое действие (укрепляющее ткани). Если происходит нехватка глубокого сна, гормон роста не выделяется. У больных подтверждено уменьшение выделения гормона роста. В то же время, похожие на фибромиалгию симптомы были выявлены в лабораторных условиях, когда у исследуемых людей был просто нарушен нормальный сон.
Стресс, нарушения сна и другие причины, влияющие на нарушения выделения гормонов, могут влиять на ЦНС таким образом, что боли усиливаются. Больные часто испытывают личностное и социальное давление, проявляющееся в виде физических симптомов, часто в виде боли.
Симптомы
Важнейшим симптомом фибромиалгии являются продолжительные боли в разных частях тела, на характер которых влияют различные внешние раздражители. Пациенты описывают боли: щиплющая, жгучая, режущая, ноющая, глубинная, изнуряющая, монотонная. Боль усиливают холод, влага, сквозняки и психические стрессы. В сауне боли уменьшаются, но после сауны вновь усиливаются.
Для больных фибромиалгией также характерны: усталость, утомляемость, слабость, отеки и чувство одеревенения. В добавление к болям опорно-двигательного аппарата, могут возникать головные боли, боли в животе, боли при месячных и при мочеиспускании. Многие пациенты чувствуют опухание суставов, хотя врач не диагностирует это. Больные быстро устают при нагрузке. И почти все пациенты жалуются на не дающий отдыха сон.
Диагностика
Диагностика фибромиалгии основана на жалобах пациента и врачебных клинических исследованиях. Для подтверждения заболевания берут во внимание большую группу других заболеваний, которые также вызывают болевые симптомы. Другие болезни не исключают возможности заболевания фибромиалгией.
В беседе с пациентом врач обращает особое внимание как на характер болей в разных ситуациях, так и на качество сна. При врачебном обследовании отмечают болевую реакцию в известных чувствительных точках на теле. Некоторые участки тела очень болезненны. При фибромиалгии нет изменений в анализах крови.
При необходимости проводят дополнительные исследования для исключения других болезней, вызывающих утомляемость и боли, такие как анемия, нарушения функции щитовидной железы, мышечные боли или симптомы, вызванные климаксом. Гиперподвижность суставов также требует обследования.
Часто у больных фибромиалгией имеются сопутствующие болезни, которыми могут быть, например, воспаление кишечника, мочевого пузыря, эндометриоз, головные боли, признаки утомляемости и депрессия. Особенно у пожилых людей фибромиалгия может проявляться одновременно с заболеванием коронарных сосудов, диабетом, повреждением суставов и суставным ревматизмом. Это называется секундарной фибромиалгией.
Лечение
У фибромиалгии нет единого, всем подходящего и приносящего результаты лечения, т.к. причины болезни различны. Очень важно собственное мнение пациента о результатах лечения.
Планирование, осуществление и наблюдение за результатами лечения – основная предпосылка тесной и доверительной совместной работы пациента и врача.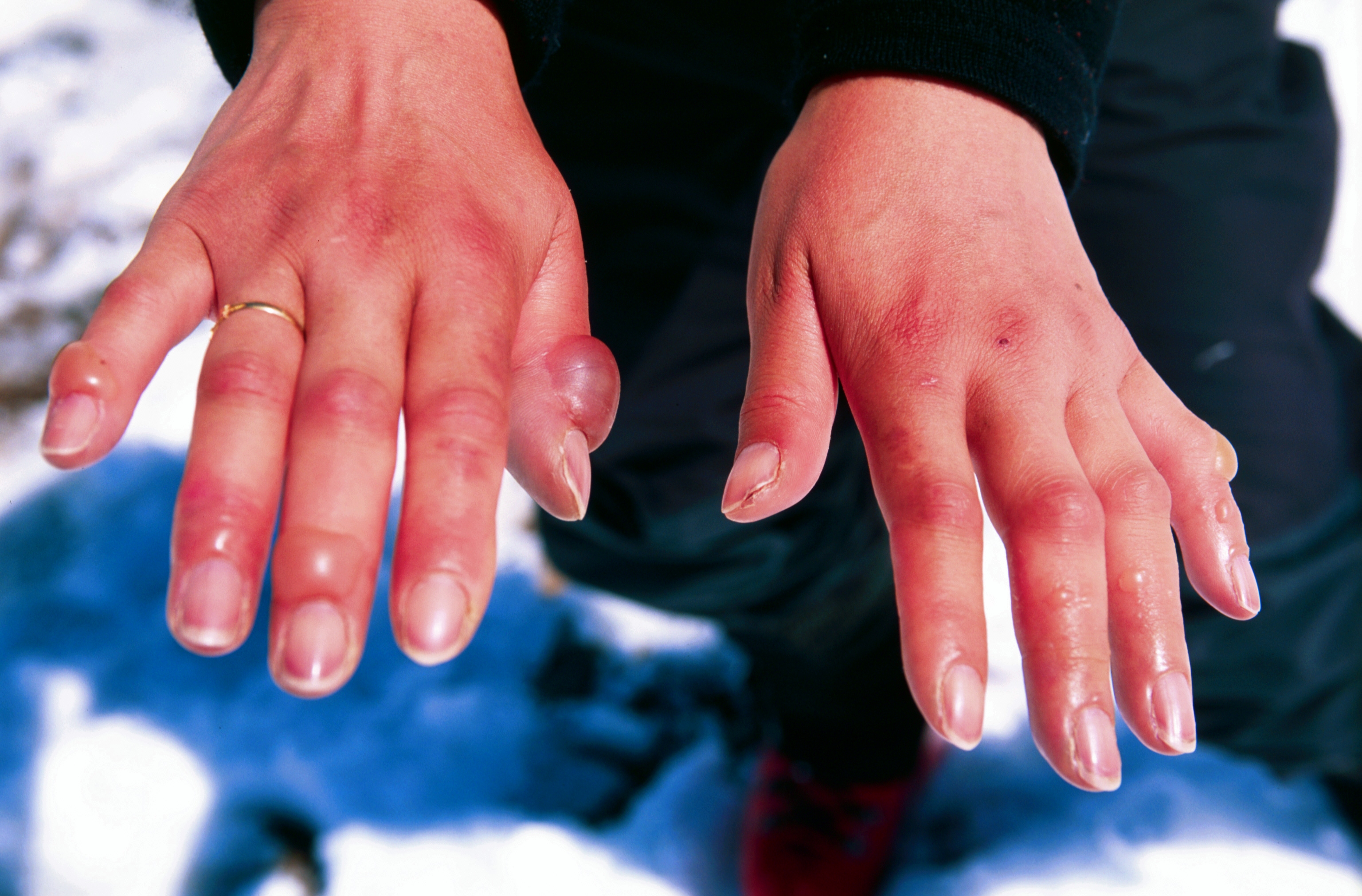 Важно прекратить дальнейшие ненужные дополнительные исследования, которые в худшем случае приводят к напрасным хирургическим вмешательствам. Лечить пациента с фибромиалгией лучше всего способен врач поликлиники, который хорошо знает его проблемы.
Важно прекратить дальнейшие ненужные дополнительные исследования, которые в худшем случае приводят к напрасным хирургическим вмешательствам. Лечить пациента с фибромиалгией лучше всего способен врач поликлиники, который хорошо знает его проблемы.
Получение знаний о фибромиалгии – основа лечения. По возможности на ранней стадии пациенту следует пройти курс реабилитации, предназначенный для пациентов с фибромиалгией. Обычно удаётся совмещать его с трудовой деятельностью. Хорошие результаты даёт групповое обучение. На курсах помогают уменьшить утомляемость, сопутствующую заболеванию, поддерживают самолечение и тренинг. Избегание стресса и повышение настроения с помощью тёплых ванн, массажа и других способов физиотерапии, а также обсуждение в группах и психологическая поддержка, являются единой лечебной линией. Некоторым подходит закаливание организма (купание в проруби, холодные камеры) и постепенное увеличение физической нагрузки.
Физкультуру следует вводить осторожно. Подходящие виды спорта: ходьба, ходьба с палками, аква–аэробика, велосипед, танцы и лыжи. Физическая нагрузка направлена на включение организмом собственных защитных механизмов, облегчающих боль.
Физическая нагрузка направлена на включение организмом собственных защитных механизмов, облегчающих боль.
Специального лекарства для лечения фибромиалгии ещё нет. В качестве медикаментозного лечения можно попробовать лекарства, улучшающие качество сна и настроения, например, амитриптилин. Лечение следует начинать небольшими дозами для уменьшения побочных эффектов. Польза такого лечения наблюдается лишь спустя несколько недель. От обычных обезболивающих средств эффекта немного, иногда помогает парацетамол. Польза медикаментозного лечения должна превышать его побочные эффекты. Для снятия болей нервного происхождения некоторым пациентам подходят лекарства, влияющие на ЦНС. Если к фибромиалгии присоединяется длительная бессонница, депрессия или другие психические симптомы, больному необходима психиатрическая помощь.
Прогноз
Прогноз благоприятный, хотя улучшающего лечения нет. Симптомы фибромиалгии сохраняются годами и десятилетиями, но повреждения органов или тканей организма не происходит и заболевание вполне совместимо с жизнью. Многие выходят на пенсию раньше срока по другим причинам. В настоящее время чиновники, решающие пенсионные вопросы, не считают фибромиалгию причиной потери трудоспособности и выхода на пенсию.
Многие выходят на пенсию раньше срока по другим причинам. В настоящее время чиновники, решающие пенсионные вопросы, не считают фибромиалгию причиной потери трудоспособности и выхода на пенсию.
2. ПАДАГРА (греч. podos – нога, греч. agra – захват, дословно “нога в капкане”)
Падагрой заболевают чаще мужчины среднего возраста. В Финляндии падагрой болеет примерно 30000 человек. Появление заболевания может быть обусловлено изменением жизненных привычек и увеличением потребления алкоголя, небольших доз аспирина и диуретиков.
Падагра – заболевание, обусловленное нарушениями пуринового обмена, приводящего к повышению уровня мочевой кислоты (уратов) в крови и отложению их в тканях, в суставных хрящах, эпифизах костей, околосуставных тканях, почках и других органах. Увеличение показателей мочевой кислоты (гиперурекемия) может вызывать почечную недостаточность.
На фоне падагры могут возникать нарушения деятельности энзимов, передающиеся по наследству. Причиной болезни могут быть нарушения питания, переедание, употребление алкоголя, особенно пива, ожирение, сахарный диабет, высокие показатели жиров крови и артериальная гипертония. Падагра также может развиваться как побочное заболевание при приёме диуретиков и аспирина. Иногда падагра проявляется вместе с почечной недостаточностью или заболеваниями крови.
Падагра также может развиваться как побочное заболевание при приёме диуретиков и аспирина. Иногда падагра проявляется вместе с почечной недостаточностью или заболеваниями крови.
Симптомы
Первым симптомом падагры является острое воспаление в суставе большого пальца ноги. Позже воспаляются другие суставы – колени, шейный отдел позвоночника и суставы пальцев рук. Падагра вызывает постоянные суставные изменения и кристаллизацию мочевой кислоты в мягких тканях (тофусы), к ним могут присоединяться заболевания почек. В настоящее время падагра очень редко приводит к инвалидности.
Симптомы проявляются чаще при нагрузке на воспаленный сустав или при приёме алкоголя и пуриносодержащей пищи. Сустав становится горячим, красным и очень болезненным. Картина болезни не всегда типичная. В течение недели воспаление проходит само по себе, но при лечении – быстрее.
Диагностика
При диагностике падагры врач выявляет типичные симптомы и изменения питания пациента. Диагноз подтверждается на основе исследования суставной жидкости, в которой под микроскопом видны кристаллы уратов..jpg) У больных падагрой показатели мочевой кислоты обычно высокие. С другой стороны, они могут быть высокими и у здоровых людей. Низкие показатели также не исключают возможности заболевания падагрой. При исследованиях важно проверить работу почек, чтобы исключить нарушение их деятельности.
У больных падагрой показатели мочевой кислоты обычно высокие. С другой стороны, они могут быть высокими и у здоровых людей. Низкие показатели также не исключают возможности заболевания падагрой. При исследованиях важно проверить работу почек, чтобы исключить нарушение их деятельности.
Лечение
В качестве лечения острого приступа падагры используют холод, обезболивающие и противовоспалительные лекарства, покой. Интенсивное лечение при остром приступе падагры – внутрисуставное введение кортизона.
Важнейшим элементом лечения является сбалансированность приёма лекарств, образа жизни и особенно питания пациента. При планировании лечения также необходима консультация врача–диетолога. При необходимости правильным питанием можно поддержать умеренное похудание.
Диету следует соблюдать уже после первого приступа падагры. Диета запрещает продукты питания, из-за которых образуется мочевая кислота и с её помощью можно значительно снизить приём основных лекарств.
Но иногда одной диеты недостаточно для лечения. Тогда после третьего приступа падагры начинают медикаментозное лечение, которое снижает синтез мочевой кислоты в крови. В таких случаях эффективен аллопуринол. Лечение аллопуринолом можно начинать только после подтверждения диагноза падагры. Его побочным эффектом могут быть нарушения работы печени и изменения картины крови, поэтому лечение проводится под контролем анализов крови. Если в течение года на фоне лечения не было приступов, можно прекращать приём препарата.
Прогноз
При грамотном лечении прогноз при падагре хороший, но если по каким-то причинам нельзя использовать аллопуринол могут возникнуть проблемы. Причиной неудачи лечения также может быть несоблюдение диеты.
Диета
Больным падагрой необходимо иметь список различных продуктов питания, содержащих пурин. Его можно найти в аптеках и в интернете. Ниже кратко о важнейших продуктах питания.
Полностью запрещены продукты, содержащие довольно много пурина:
рыба
мясо
горох, бобы, соя, грибы, спаржа
Другие вредные вещества:
все алкогольные напитки (препятствуют выведению мочевой кислоты), особенно пиво
аспириносодержащие жаропонижающие лекарства
Разрешённые продукты питания, содержащие небольшое количество пурина:
зерновые
молочные продукты
яйца, жиры, сахар
фрукты, почти все овощи, картофель
кофе, чай, какао, приправы
икра осетровых рыб
3. ДЕТСКИЙ РЕВМАТИЗМ
Детским ревматизмом называют воспаление суставов, возникающее по неизвестным причинам у детей до 16-летнего возраста, и которое длиться больше шести недель. Определение болезни условное, т.к. причины её возникновения неизвестны, такие же симптомы болезни могут возникать и после 16 лет. Заболевшие в детстве позднее сохраняют первоначальный диагноз.
Детский ревматизм в настоящее время делится на семь подтипов. Для всех видов используют название детский ревматизм или ювенальный идиопатический артрит. Ежегодно в Финляндии заболевает 100-150 детей, половина из которых – до 5 лет.
Причины
Причины возникновения неизвестны. Возможно, их несколько, а наследственные факторы увеличивают риск заболевания какой-либо формой ревматизма. Детский ревматизм напрямую не передаётся по наследству, и не ведёт себя так, как инфекционное заболевание. К детскому ревматизму относят детские болезни (олигоартрит) или формы, похожие на заболевания взрослых (суставной ревматизм, суставной псориаз, ревматизм позвоночника).
Симптомы
Обычно первым симптомом детского ревматизма является утренняя негибкость суставов, которую сразу замечают родители. Негибкость может проявляться либо во всех, либо только в больных суставах. Из-за болей дети хромают или оберегают суставы. Также у них могут быть проблемы со сном. Однако маленькие дети не всегда могут описать боль словами. Часто боль проявляется скверным настроением и обереганием больного сустава. Иногда колено или другой сустав так сильно опухает, что это легко заметить. Жар и слабое кожное воспаление на теле являются начальными опознавательными симптомами детского ревматизма.
Течение болезни
Сложность детского ревматизма в его переменчивости. Болезнь затягивается и разъедает хрящи суставов, кости и суставные связки. Вследствие этого суставы опухают, и их работа ограничена. В настоящее время полное окостенение суставов не встречается. Воспаление глаз могут протекать незаметно, вплоть до полной потери зрения.
У больных детским ревматизмом могут проявляться также задержки развития. Рост может замедлиться вследствие тяжёлого протекания болезни или лечения кортизоном в больших дозах. В опухшем суставе начинается избыточный рост костей, например, в нижней челюсти, ногах, голеностопах, запястьях и пальцах. Особенно в коленях это может проявляться несимметричной длиной конечности или её неправильным положением. При отсутствии лечения детский ревматизм может вызвать воспаления сердца и заболевания почек, угрожающие жизни.
Диагностика
Основной признак детского ревматизма – опухание одного или нескольких суставов, длящееся свыше шести недель. Ребёнок чувствует себя уставшим, плачет, у него может быть кожная сыпь и температура. Показатели воспаления в крови и CRP могут повышаться. При постановке диагноза также исследуют ревматический фактор и наличие антител в крови. Если анализ крови на антитела положительный, то с большой вероятностью речь идёт уже о детском ревматизме или системном заболевании соединительной ткани. Так как наследственность является важным фактором, необходимо выяснить у родителей, были ли в роду заболевания суставов или псориаз.
Лечение
Детский ревматизм диагностируется и наблюдается в университетских больницах и ревматологической больнице в г.Хейнола врачом–специалистом. Лечение и реабилитация больных проводятся в детском отделении ревматологической больницы.
Цель лечения – уменьшение симптомов и нормализация показателей воспаления в крови (СОЭ, CRP), которые достигаются путём подбора индивидуального медикаментозного лечения и лечебной физкультурой в повседневной жизни. В сложных случаях требуется более серьезное лечение.
Обычно в лечении детского ревматизма используют комплексный подход. Благодаря применению сильных лекарственных средств, результаты наступают быстрее, и время лечения можно сократить.
Детский ревматизм лечат теми же лекарствами, что и взрослый. При длительном лечении используют метотрексат – лекарственное вещество, влияющее на рост клеток. В настоящее время детский ревматизм можно лечить биологическими ТНФ – альфа-лекарствами. Поддерживающая терапия – препараты кортизона.
Лечение детского ревматизма направлено на обеспечение нормального роста ребёнка. Правильному положению конечностей можно помочь наложением лангет и шин. У маленьких пациентов наблюдают за ростом нижней челюсти и зубов и регулярно обследуют глаза. Физиотерапевт разрабатывает индивидуальные программы по поддержанию подвижности суставов и укреплениию мышц. В программу реабилитации входит обеспечение условий для получения ребёнком начального образования.
Прогноз
Современные методы лечения значительно улучшают прогноз детского ревматизма. Пожизненная инвалидность и преждевременная смертность редки. Амилоидоз (нарушение белкового обмена организма) больше не встречается. Большая часть больных способна с помощью лечения вести нормальную трудовую жизнь.
Классификация детского ревматизма
Обычный детский ревматизм
Ø жар, кожное воспаление, воспаление лимфатических узлов, симптомы внутренних болезней
Олигоартрит (воспаление редких суставов)
Ø от 1 до 4-х больных суставов
Серонегативный полиартрит
Ø в крови нет ревматического фактора, больных суставов 5 или больше
Суставной ревматизм взрослого типа
Ø «серопозитивный полиартрит»
Ø в крови присутствует ревматический фактор, больных суставов 5 или больше
Суставный псориаз
Ø кожный псориаз и воспаление суставов
Ø выражены псориатические изменения ногтей без кожных симптомов, сосискообразное воспаление пальцев рук и ног, псориаз у ближайших родственников
Ревматизм позвоночника
Ø «к энтеситу присоединяющийся артрит»
Ø воспаление суставов и энтесит (поражение связочного аппарата). Если из этих симптомов представлен только один, то должно быть также ещё два из нижеследующих признаков: боли в области крестца и поясницы, позитивный антиген HLA-B27, ревматизм позвоночника у кого-нибудь из близких родственников, воспаление глаз, мальчик старше 8 лет.
Другие формы заболевания
Ø детский ревматизм, который не входит в другие групп
4. ЛАЙМБОРЕЛЛИОЗ (болезнь Лайма или клещево́й боррелио́з)
Болезнь Лайма – инфекционное заболевание, передающаяся через укус клеща. Возбудитель Borrelia burgdorferi бактерия, входящая в класс спирохет. У болезни Лайма нет никакой связи с детским ревматизмом или ревматическими болезнями.
В Финляндии природные очаги болезни Лайма находятся главным образом на островах и на побережьях, хотя клещи также живут по всей стране, включая Лапландию. Но далеко не все клещи являются переносчиками Borrelia-бактерии. В среднем, укус только одного клеща из 50-100 случаев вызывает болезнь. Ежегодно в Финляндии заболевает от укусов клещей примерно 3000 человек, а 10-20% из них – болезнью Лайма. Заболевание может проявляться быстро проходящим кожным воспалением.
Профилактика
Болезнь Лайма можно предотвратить, если избегать укусов клещей. Клещи селятся во влажных местах, в которых часто играют дети, поэтому их кожу надо осматривать по вечерам. Это касается и взрослых, живущих в природных очагах. Клещи удаляются из кожи, например, клещевым пинцетом, приобретённым в аптеке. Лучший способ удаления – захватить клеща по возможности близко к коже и аккуратно, круговыми движениями тащить наружу.
Симптомы
Большая часть укусов клещей бессимптомна. Если человека укусил клещ, его необходимо быстро удалить из кожи, т.к. он может быть переносчиком Borrelia-бактерии. В этом случае вокруг укуса через несколько дней появляется покраснение кожи, которое распространяется по кругу от места укуса (кольцевидная эритема). Попавшие в организм бактерии могут вызвать заболевание, похожее на простуду, к которому присоединяются жар, усталость и боли в мышцах. Эта начальная стадия болезни Лайма, для лечения которой используют антибиотики.
Течение заболевания
При отсутствии лечения заболевание может проявиться в разных частях тела спустя месяцы или даже годы после заражения. Это могут быть симптомы поражения опорно-двигательного аппарата (мышечные боли и тугоподвижность), отёк одного или нескольких суставов, в тяжёлых случаях – симптомы поражения ЦНС: лицевой паралич и паралич различных нервов, менингит, неврологические болевые симптомы. Длительные мышечные боли напоминают сложную фибромиалгию. При заболевании, вызванном Borrelia-бактерией, можно наблюдать хроническое воспаление кожи, глаз и сердечной мышцы.
Диагностика
Начальная фаза болезни Лайма подтверждается воспалением кожи вокруг места укуса клеща, которое не проявляется на более поздних стадиях. Единственным симптомом может быть, например, опухание коленных суставов. На этой стадии врач пытается исключить другие болезни и подтвердить бореллиоз с помощью анализов крови. Изучение результатов лабораторных исследований иногда требует экспертизы в инфекционном отделении районной больницы. В диагностике очень помогают сведения о предыдущих укусах клещей, например, месячной давности.
Лечение
Простой укус клеща не требует никакого лечения. Если вокруг укуса распространяется воспаление, следует немедленно обратиться к врачу. После явного укуса для лечения бореллиозного кожного воспаления назначается приём антибиотиков в течение двух недель. Инфекция поддается лечению хорошо и поздние симптомы не появляются. Если начальная фаза остается без лечения, и пациент заболевает настоящей болезнью Лайма, тогда требуется длительное и изнурительное лечение антибиотиками, которое чаще всего осуществляется в больничных условиях.
Прогноз
Как правило, от болезни Лайма пациенты излечиваются. При этом заболевании воспаление суставов доброкачественное и не приводит к их разрушению, но боли могут длиться долго. У маленьких детей болезнь протекает тяжелее. Годами длящиеся симптомы воспаления ЦНС встречаются редко. Они могут напоминать симптомы фибромиалгии.
5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
У больных системным заболеванием соединительной ткани наблюдаются симптомы многих ревматических заболеваний. Они могут напоминать системный склероз, аутоиммунное заболевание или полимиозит и воспаления суставов. Многие заболевания могут начинаться с симптомов, похожих на системное заболевание соединительной ткани, которые позднее необходимо уточнить. Большинство пациентов – женщины старше 40 лет.
Причины
Причины неизвестны, но на возникновение болезни влияет наследственность.
Симптомы
Обычно болезнь начинается с общих симптомов, таких как усталость, жар, боли в мышцах и суставах. Почти у всех пациентов выражен симптом Рейно (побледнение пальцев рук). Руки могут отекать так, что пальцы приобретают форму сосисок. Кожа рук уплотняется и позднее атрофируется. У пациента могут быть кожные воспаления и отёки в суставах, похожие на суставной ревматизм.
Течение болезни
Болезнь обычно или исчезает или переходит в какое-нибудь явно выраженное заболевание – суставной ревматизм, системный склероз, иммунное заболевание или полимиозит. Заболевание вызывает изменения во внутренних органах, таких как лёгкие, сердце и почки.
Диагностика
Диагностика проводится на основании анамнеза пациента и анализов крови.
Лечение
Лечение назначается индивидуально согласно симптомам пациента. В качестве лечения используются препараты кортизона и противоревматические препараты метотрексат, гидроксиклорокин. Если у пациента наблюдается побледнение пальцев, рекомендуются сосудосуживающие препараты, например, нифедепин, но лучше всего руки держать в тепле.
Прогноз
Симптомы проявления болезни могут длиться годами. Прогноз зависит от направления развития болезни. Если заболевание не затрагивает внутренние органы, прогноз благоприятный.
6. ПСОРИАЗ СУСТАВОВ (псориатический артрит)
Псориаз (чешуйчатый лишай) – хронический дерматоз, характеризующийся шелушащимися высыпаниями на коже. Псориазом болеет примерно 2% финского населения. Из них лишь у 10% наблюдается воспаление суставов. У половины, страдающих сложной формой кожного псориаза, имеется также псориаз суставов. Встречается как у женщин, так и у мужчин. Иногда картина заболевания схожа с псориазом суставов и диагностируется у пациентов, у которых нет кожного воспаления. Болезнь передаётся по наследству.
Причины
Причины возникновения псориаза неизвестны, и не исследовано, почему у больных кожными заболеваниями часто проявляются суставные симптомы. При псориазе нарушается регуляция иммунологических защитных сил организма, и появляются кожные воспаления, например, после инфекции, при повреждениях кожи или после ожогов.
Псориаз – наследственное заболевание. Если оба родителя больны псориазом, риск развития заболевания у ребёнка около 50%. Если только один – риск развития заболевания снижается до 20%. Псориаз суставов встречается намного реже.
Симптомы
Выделяют 4 различных формы псориаза суставов. Наиболее часто встречаемая форма – воспаление нескольких суставов с симптомами заострения первых фаланг пальцев конечностей, которые могут проявляться и самостоятельно. Другая форма заболевания проявляется реже, как правило, это воспаление большого сустава. Это может быть только воспаление одного колена без других суставных симптомов. Заболевание, напоминающее ревматизм позвоночника, встречается редко.
При суставном псориазе опухают пятка или ахилессово сухожилие, иногда палец руки или ноги опухает в виде сосиски (дактилит, сосискообразный палец). Симптомы заострения фаланговых суставов пальцев проявляются совместно с псориатическим изменением ногтей.
Течение болезни
У больного псориазом заболевание суставов развивается с течением времени. Часто кожный псориаз подтверждается лишь в том случае, если человек обращается к врачу из-за суставных симптомов или изменения ногтей. Обычно суставные симптомы проявляются в 30-50 лет, хотя кожное воспаление в данном случае уже длилось много лет. Суставной псориаз бывает и у детей, но довольно редко.
Диагностика
Псориаз суставов можно заподозрить, если у пациента обнаружены кожный псориаз и воспаление одного или нескольких суставов. Кожное воспаление может быть довольно обширным или ограничиваться только ногтями. Иногда проявляется на коже головы в виде шелушащихся пятен.
При псориазе суставов в анализах крови нет повышенных показателей воспаления (СОЭ, CRP) и ревматического фактора, как при суставном ревматизме.
На рентгене в суставах отмечены такие же эрозивные изменения, как и при суставном ревматизме. У больных заостренные фаланги суставов пальцев разъедаются. Мутилирующий, обезображивающий артрит, обусловленный разрушением костной ткани фаланг пальцев, встречается довольно редко.
Лечение
Своевременное лечение кожных проявлений заболевания и солнечный свет облегчают также и суставные симптомы. В качестве начального лечения подходит укрепление физического состояния суставов и мышц. Для получения дополнительной помощи можно обратиться в отделение реабилитации больницы.
Для облегчения болевых симптомов применяют парацетамол или противовоспалительные и болеутоляющие препараты. Если воспаление суставов затягивается или на рентгене выявлены изменения суставов, в качестве лечения используются те же лекарства, что и при начальном лечении суставного ревматизма. Метотрексат эффективен при кожных воспалениях, и для лечения суставного псориаза он подходит лучше, чем для лечения суставного ревматизма. Подобное лекарство нового поколения – лефлуномид. При лёгком суставном псориазе, для устранения суставных симптомов, следует сначала попробовать сульфасалицилаты. Циклоспорин подходит для лечения, как сложных кожных воспалений, так и для лечения воспаления суставов. Инъекции кортизона используют для лечения опухших суставов. При мутилирующем, обезображивающем артрите делают операции артропластику или эндопротезирование.
Сложный суставной и кожный псориаз также можно лечить биологическими ревматическими лекарствами. В настоящее время в Финляндии используют ингибиторы (блокаторы) ФНО α: инфликсимаб, адалимумаб, этанерсепт. Они быстро снимают воспаление. Адалимумаб и этанерсепт пациент может колоть себе сам. Инфликсимаб вводится пациенту внутривенно–капельно в стационаре.
Прогноз
В среднем, псориаз суставов более лёгкое заболевание, чем ревматизм суставов. Долговременный прогноз чаще всего очень хороший. Лечение сложных, вызывающих изменения в суставах заболеваний, следует проводить как можно быстрее. Лечебная терапия в начальной стадии заболевания более эффективна. Без лечения псориаз суставов может привести к инвалидности, разрушению суставов или тугоподвижности позвоночника.
7. СУСТАВНОЙ РЕВМАТИЗМ
Суставной ревматизм (ревматоидный артрит, arthritis rheumatoides) – обычное воспалительное заболевание суставов. Ежегодно им заболевает 1700 финнов, обычно женщины 60-70 лет, реже молодые мужчины. В Финляндии больных суставным ревматизмом насчитывается примерно 35000 человек.
Причины
Причины возникновения суставного ревматизма неизвестны, но он входит в, так называемые, аутоиммунные заболевания, при которых иммунологическая защита организма направлена против своих же тканей. Суставной ревматизм не является наследственной болезнью, а восприимчивость к ней передаётся по наследству слабо. Курение, послеродовый период, всевозможные инфекции, психические факторы и травмы суставов способствуют возникновению суставного ревматизма. Явных связей между питанием и возникновением болезни не замечено, но при лечении следует обращать внимание на здоровое питание.
Сначала изменения в организме могут начинаться не в суставах, а в других местах. При воспалении суставная оболочка уплотняется, в ней вырастают новые кровеносные сосуды, в тканях циркулируют воспалительные клетки. Активные воспалительные клетки выделяют в окружающую среду иммунные комплексы (интерлейкины, простагландины, Tnf-alpha), которые вызывают в организме воспаление: усталость, жар, повышенные показатели крови и CRP.
Воспалённая ткань растёт и расширяется по поверхности суставных хрящей и костей. Она постепенно разъедает здоровые хрящи, кости и суставные связки. В связи с этим структура сустава разрушается, и его работа нарушается.
Симптомы
Суставной ревматизм начинается с небольшой боли в суставе, которая проявляется по утрам в виде болезненности и негибкости пальцев рук или подушечек ног. Видимый симптом – отёк сустава, возникает при увеличении количества суставной жидкости и утолщении суставной оболочки. При сильном воспалении сустав краснеет и становится горячим. Отёк начинается чаще всего в пальцах рук и запястьях. Суставной ревматизм обычно симметричное заболевание суставов пальцев ног и рук, но оно может распространяться на все суставы конечностей, а также на челюстные суставы и шейный отдел позвоночника. Не проявляется обычно в первых фалангах пальцев и пояснице. В начальной стадии болезнь вызывает ухудшение общего состояния, чувство недомогания, усталость и негибкость суставов по утрам.
Течение болезни
Если сопротивляемость организма побеждает болезнь, симптомы суставного ревматизма исчезают совсем или не проявляются длительное время. Чаще всего суставной ревматизм – это десятилетиями длящееся заболевание. Разъедание хрящей начинается уже через несколько месяцев с начала заболевания. С годами эрозии расширяются и захватывают большее количество суставов.
Сильнее всего пациенты страдают при повреждении крупных суставов конечностей (тазобедренного, колена, плечевого сустава) и шейного отдела позвоночника. Движение суставов затрудняется, но пациенты гораздо больше страдают от болей. Боль проявляется повышенной чувствительностью суставов, однако, в начальной стадии она не очень значительная.
При продолжительном суставном ревматизме симптомы проявляются также в других органах. Длительное воспаление высушивает ткани: кожа становится тоньше, мышцы отмирают, кости ломаются, и гемоглобин крови снижается. Сухость слизистых оболочек глаз, рта и половых органов происходит от синдрома Шенгрена. От трения в локтях, пальцах рук и ног могут вырастать ревматические шишки. Побледнение пальцев или симптом Рейно является сигналом заболевания сосудов. В лёгких развивается плеврит, ревматические узлы и иногда происходят серьёзные лёгочные изменения. Амилоидоз (нарушение белкового обмена) возникает, как следствие длительного активного воспаления, но поражение почек, вызываемое им, в настоящее время встречается редко.
Диагностика
В начале заболевания суставной ревматизм сложно диагностировать. При подозрении на суставной ревматизм, пациент направляется к врачу – специалисту. Симптомами заболевания являются явные отёки суставов, особенно пальцев и запястьев, чувствительность подушечек стопы, в крови повышенные показатели воспаления (СОЭ, CRP) и ревматический фактор. Суставной ревматизм оценивается по семи критериям. При наличии четырёх критериев из семи, пациенту ставится диагноз суставной ревматизм, и активное лечение следует начинать как можно раньше.
Симптомы иммунологических нарушений подтверждает находящийся в крови ревматический фактор, а иногда и антитела. Ревматический фактор выявлен не у всех больных суставным ревматизмом. Он также может быть найден у больных другими заболеваниями или у совершенно здоровых людей. Следовательно, диагноз суставного ревматизма радикально не зависит от наличия ревматического фактора.
Классификация суставного ревматизма:
утренняя негибкость суставов, по меньшей мере, в течение часа
опухание, по меньшей мере, трёх суставов
отёк сустава руки
симметричный отёк сустава
ревматические шишки
ревматический фактор в крови
видимые на рентгене повреждения в суставах
Лечение
Лечение суставного ревматизма должно быть многосторонним. Больным хроническими заболеваниями важно больше знать о болезни и возможностях её лечения.
Течение суставного ревматизма не позволяет влиять на него иными средствами, кроме как лекарствами. Иногда для предотвращения инвалидности требуется операции и физиотерапия. Эффективное медикаментозное лечение особенно значимо на начальной стадии, и когда разрушение суставов прогрессирует.
На начальной стадии в лечение входят, прежде всего, препараты, замедляющее течение болезни. В комплексном лечении суставного ревматизма используют метотрексат, сульфасалицилат, гидроксиклорокин, препараты золота, лефлуномид и циклоспорин, можно попробовать биологические лекарства. Несмотря на побочные эффекты, приносимая ими польза намного больше, чем вред. Лечение, начатое на ранней стадии, даёт большей эффект.
Большинству пациентов требуется болеутоляющие препараты (парацетамол, противовоспалительные лекарства). Они не тормозят развитие болезни, но хорошее обезболивание улучшает качество жизни. Препараты кортизона используют в качестве поддерживающей терапии для уменьшения болей, а также для поддержания работы суставов. Инъекции кортизона непосредственно в сустав временно снимают отёк и значительно улучшают подвижность. У лечащего врача должны быть наготове необходимые пациенту шприцы с кортизоном.
Операционным лечением можно убрать из сустава или из сухожилия воспалённые ткани, не восприимчивые к лекарствам, а также исправить уже повреждённый сустав. Часто с помощью искусственного сустава можно предотвратить развитие инвалидности.
Физиотерапией лечат боли и сохраняют двигательную активность суставов с помощью специальных упражнений. В активной фазе нужно поддерживать подвижность суставов и физическое состояние мышц.
Специальный врач обучает щадящим двигательным навыкам. Различными шинами пробуют уменьшить боли в суставах и предотвратить их неправильное положение.
Реабилитация поддерживает трудовую и двигательную активность. На курсах реабилитации, сразу после выявления болезни, пациенты получают информацию о заболевании и его влиянии на повседневную жизнь. Следует уделить достаточно внимания профессиональной реабилитации работоспособного населения и молодёжи. KELA организует реабилитацию в особо тяжёлых случаях.
Прогноз
На начальной стадии суставного ревматизма делать прогноз довольно сложно. Поэтому даже к слабовыраженным симптомам суставного ревматизма нужно относиться серьёзно. В настоящее время большая часть больных живёт нормальной жизнью, заводит семью и сохраняет работоспособность. Хотя улучшающее лечение есть, суставной ревматизм прогрессирует десятилетиями и разрушает суставы, но угрозы полной потери двигательной активности нет.
8. СУСТАВНОЙ РЕВМАТИЗМ II
Артроз или остеоартрит распространённое заболевание суставов. Оно связано с увеличением среднего возраста населения. Почти у каждого пенсионера обнаружен остеоартрит, но только части из них он наносит значительный вред здоровью. Из-за неспособности пожилых людей самостоятельно передвигаться, общество несёт значительные расходы. Для сохранения двигательной способности пожилых людей, в Финляндии ежегодно делаются тысячи операций по замене тазобедренных и коленных суставов.
Чаще артроз проявляется в межпальцевых суставах стопы, первом плюснефаланговом суставе кисти, в суставах позвоночника, но наибольший вред здоровью приносит артроз тазобедренных и коленных суставов.
Причины
Возникновению артроза больших суставов способствуют пожилой возраст, тяжёлая работа, спорт с нагрузкой на суставы, ожирение, травмы и воспаления суставов, наследственность. Большая проблема – увеличение веса, которая вызывает и всегда осложняет большую часть коленных артрозов. Артроз пальцев стопы и кисти является, по большей части, наследственным заболеванием.
Симптомы
На начальной стадии артроза важнейшим симптомом является боль, которая усиливается при начале движения после отдыха (стартовая боль). Первичная боль возникает при спуске по лестнице вниз, в дальнейшем к ней присоединяется и боль при подъёме вверх. При развитии болезни уменьшается амплитуда движения сустава. Колени разворачиваются в стороны, и появляется кривоногость. В пальцах, на месте суставов, разрастаются костные шишки. Неровные хрящевые поверхности суставов хрустят при движении.
Артроз ухудшается постепенно, с течением лет. Проблемы зависят от поражённого сустава. Артроз позвоночника приводит к образованию костных шпор и сдавливанию выходящих из спинного мозга нервов, вследствие чего спинная боль переходит в ноги (ишиас). Артроз тазобедренных и коленных суставов осложняет движения и может вызывать сильные боли.
Течение болезни
В начале возникновения артроза гладкий хрящ, покрывающий поверхность сустава, начинает разлагаться. На это организм реагирует разрастанием костной ткани хряща. Суставы становятся твёрдыми и соприкасаются друг с другом, объём их движения уменьшается. Обычно сустав принимает вынужденное положение. Постепенно внутренняя поверхность, покрывающая суставную оболочку повреждённого сустава, раздражается и воспаляется. В суставе появляется жидкость, и он может покраснеть. Сустав воспаляется, и артроз прогрессирует.
Диагностика
Врач ставит диагноз артроза на основании симптомов и рентгена. Тем не менее, множественный артроз может ошибочно лечиться, как подагра или суставной ревматизм. Анализ крови не диагностирует артроза.
Лечение
Артроз нельзя вылечить. В качестве обезболивания применяют, в первую очередь, парацетамол и при необходимости противовоспалительные лекарства. Некоторым помогает глюкозамин. Противоревматические гелиевые мази, содержащие противовоспалительные лекарства, помогают при артрозе пальцев рук. В раздражённые и отёчные суставы врач может вводить препараты кортизона. Артроз коленей можно лечить инъекциями гиалуроната. Сложные и болезненные артрозы тазобедренных и коленных суставов лечат оперативным путём.
Следует предотвращать слишком большую нагрузку на больные суставы. Палочка или роллатор и стулья на высоких ножках облегчают повседневную жизнь. Также следует прекратить перенос тяжестей.
Контроль веса – важная часть лечения, т.к. лишний вес, в первую очередь, нагружает суставы. Работоспособность суставов поддерживается движением, а состояние мышц – регулярной лечебной физкультурой. Для выпрямления тазобедренных и коленных суставов нужно упражняться. Для выпрямления коленей можно упражняться сидя на стуле. Если чувствуется боль, выпрямительные движения можно делать лёжа на спине, подушка под коленями. Холодный компресс в острой фазе успокаивает воспалённые и болезненные суставы. В спокойной фазе заболевания согревание суставов приносит чувство облегчения. При лечении артроза пальцев рук регулярные упражнения сохраняют их подвижность.
Прогноз
Большая часть пациентов хорошо справляется со своей болезнью. Мучительнее протекают болезни, начинающиеся в молодом возрасте и в нескольких суставах одновременно. Артроз вызывает ухудшение нормальной жизни. Увеличение избыточного веса населения – причина возникновения артроза в будущем. Операцией по замене суставов можно избежать возникновения инвалидности у пациента.
9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ
Гиперподвижность суставов – это совокупность симптомов, при которых у суставов аномально широкая амплитуда движения. Гиперподвижность суставов особенно выражена у детей и молодых женщин. У пожилых людей встречается редко. Для некоторых профессий (музыкант, акробат) выгодна широкая амплитуда движения суставов, но она может причинять вред суставам.
Причины
Ослабление или натяжение суставных связок у людей различны. Вероятно, в строении связующего белка, коллагена, соединительной ткани есть отличия. Часто гиперподвижность суставов – наследственная. Её трудно отличить от синдрома Элерса-Данлоса (гиперэластичность кожи).
Симптомы
Гиперподвижность суставов не обязательно вызывает вредные последствия. Частым симптомом является боль, которая локализуется в суставах (тазобедренный, колено, плечо, запястье) или спине. Обычные болевые состояния легко трактуют, как фибромиалгию, одной из причин которой может быть гиперподвижность какого-либо сустава. В сложных формах заболевания суставы могут легко выворачиваться. К совокупности симптомов могут присоединиться также грыжа, варикозное расширение вен, нарушение венозного кровообращения, опущение матки и проблемы мочеиспускания. Гиперподвижность может привести к артрозу.
Диагностика
Гиперподвижность суставов определяется по шкале Бейгтона. Если у человека имеются пять критериев из одиннадцати, суставы считаются гиперподвижными.
Шкала Бейгтона
пассивное тыльное сгибание мизинца руки более 90° (левая и правая рука)
пассивное приведение большого пальца руки к сгибательной поверхности предплечья (левая и правая рука)
переразгибание локтевых суставов более 10° (левая и правая рука)
переразгибание коленей более 10°(левая и правая нога)
наклон вперед, не сгибая коленей, с касанием пола ладонями
Лечение
Пациент должен знать о происхождении симптомов. Полного лечения нет, но симптомы можно облегчить с помощью лечебной физкультуры для суставов и мышц. Следует прекратить виды деятельности, увеличивающие риски и приводящие к широкой амплитуде движения суставов и вывихам. Обычные обезболивающие препараты уменьшают боли. Гиперподвижность суставов следует учитывать при выборе профессии.
Прогноз
С возрастом амплитуда движения суставов уменьшается. Это улучшает долговременный прогноз.
10. ОСТЕОПОРОЗ
Остеопороз — прогрессирующее уменьшение плотности костей, приводящее к снижению их прочности и увеличению вероятности перелома. После 30 лет плотность костей начинает медленно уменьшаться. У пожилых людей увеличивается риск переломов костей в результате падения. В Финляндии более 400000 людей страдают остеопорозом, из них большая часть женщины старше 50 лет.
Причины
Возрастное уменьшение плотности костей является нормальным физиологическим процессом. Но резкое уменьшение плотности костной ткани приводит к заболеванию остеопорозом.Чаще остеопороз встречается у женщин, чем у мужчин. Риск заболевания у женщин увеличивается в климактерический период, когда уменьшается выработка женских половых гормонов (эстрагенов), регулирующих обмен веществ в костной ткани и предотвращающих остеопороз. Короткий период половой зрелости (позднее начало и раннее окончание месячных ) тоже является причиной остеопороза.
Худощавое телосложение, недостаток физкультуры, витамина D (солнечный свет) и/или кальция, курение, излишнее потребление соли, заболевания кишечника, ревматизм, диабет, заболевания почек, а также некоторые лекарства (кортизон, противоэпилептические препараты) увеличивают риск развития остеопороза. Избыточный вес хоть и является опасным заболеванием, но в какой-то мере защищает от остеопороза. Предрасположенность к остеопорозу является наследственной.
Симптомы
Остеопороз протекает бессимптомно. Проблемы возникают при переломах костей, самые распространённые из которых–переломы позвонков. В этом случае рост уменьшается и осанка изменяется. Сложными считаются переломы шейки бедра. За последние 15 лет в Финляндии количество переломов верхней части шейки бедра удвоилось. Хотя переломы, вызванные остеопорозом, лечатся оперативным методом, качество жизни пожилых людей ослабевает.
Диагностика
Опытный врач сможет быстро поставить диагноз пожилому человеку, измерив его рост. Если с годами рост уменьшился более чем на 5 сантиметров, и осанка стала сутулой, диагоз поставлен правильно.
Плотность костей можно измерить. Измерение делается на основании анализа костей спины и верхней части бедренной кости.
В больницах и в частных клиниках есть приборы для обследования остеопороза. На основании международных критериев, у женщин диагоз констатируется при плотности костей ниже 2,5 ед. стандартного отклонения (standard deviation), чем в молодом возрасте. У мужчин граница – 3 ед. стандартного отклонения.
По обычному рентгеновскому снимку костей можно оценить начальную стадию остеопороза. На рентгеновском снимке хорошо виден перелом костей позвоночника. Плотность измеряют ультразвуковым исследованием пяточных костей, но таким способом невозможно установить точное место перелома.
Профилактика
Появление остеопороза можно предупредить. Молодые девушки должны повышать плотность костной ткани и наращивать костную массу, которая с возрастом защищала бы от возможных переломов.
Предотврати остеопороз:
Ÿ Постоянно двигайся
Ÿ Худей осторожно и избегай резкого падения веса
Ÿ Чаще бывай на свежем воздухе, таким образом получишь витамин D
Ÿ В рацион должны входить молоко, сыр, лесные грибы и рыба
Ÿ Не кури
Ÿ Потребляй ограниченное количество соли
Ÿ Заваривай чай, в состав которого входит флорид, укрепляющий кости
Ÿ Женщинам после 40 лет рекомендуется делать обследование на наличие эстрогенов
Ÿ В тёмное время года людям после 50 лет рекомендуется принимать витамин D и кальций
Ÿ В пожилом возрасте особенно опасны падения, поэтому рекомендуется носить специальную защищающую кости одежду.
Лечение
Остеопороз трудно лечится, потому что костная ткань медленно обновляется. Лечение кортизоном назначается людям, у которых были переломы и плотность костных тканей постоянно уменьшается.
Лечение предусматривает достаточное получение витамина D и кальция. Ежедневная норма кальция 800 мг, она содержится, например, в трёх стаканах молока или кефира. Сыр и другие молочные продукты тоже являются хорошими источниками кальция.
Витамин D человек получает, находясь под солнцем, а также из продуктов питания, например, рыба и грибы богаты витамином D. Людям старше 70 лет рекомендуется принимать витамин D по15 микрограмм в день (600 единиц). Такое количество трудно получить из продуктов питания, поэтому пожилым людям его назначают в виде пищевых добавок.
Лечение остеопороза лекарственным методом постоянно развивается. Лечение продолжительное и достаточно дорогое. Важной лекарственной группой являются бифосфонаты (алендронат, этидронат, резидронат и ибандроновая кислота). В настоящее время дозировка лекарственных препаратов расчитана так, что их нужно принимать не чаще, чем раз в неделю или месяц. Лекарственные препараты есть в форме спрея для носа. Также женщины могут принимать препараты с содержанием гормона эстрогена или лекарственные препараты действующие таким же образом (ралоксифен). В трудных случиях используются стронтиум и терипаратид.
11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ
Полимеалгия – достаточно распространённое заболевание, которое вызывает мышечные боли. «Поли»- означает много, «миалгия» – мышечные боли.
Причины
Причины болезни не выяснены, но спровоцировать заболевание может вирусная инфекция. Чаще всего полимиалгией болеют женщины после 50 лет.
Симптомы
Симптомы болезни проявляются достаточно медленно. Появляются боли и онемение (окостенелость) в мышцах шеи, плеч, поясницы и бёдер. Мышцы становятся чувствительными и болезненными при движении и от прикосновения. Отёчность суставов наблюдается редко. Из-за появления мышечных и суставных болей затрудняется утренний подъём. Также у пациента может быть усталость и повышенная температура. В анализе крови повышены показатели воспаления, поэтому ранее здоровый и бодрый человек чувствует себя серьёзно больным.
Часто к мышечной форме ревматизма присоединяется воспаление артерий. Воспаление височной артерии вызывает боль в висках или в щеках, например, при разжёвывании пищи. Воспалённую артерию иногда можно увидеть в области виска, она напряжена и увеличена. Пульс в артерии может отсутствовать. Важно вовремя обнаружить воспаление височной артерии (темпоральный артерит), потому что ответвление височной артерии идёт в основания глаз. Непроходимость височной артерии может привести к потере зрения.
Диагностика
Врач ставит диагноз на основании симптомов заболевания, возраста пациента, болей, общего состояния и анализа крови. Пожилым людям назначают и другие виды обследования. При подозрении на воспаление височной артерии, пациента направляют в Центральную больницу на обследование.
Лечение
Для лечения полимиалгии назначают препараты кортизона. Лечение длится минимум год и доза кортизона постепенно снижается на основании наблюдений за течением болезни, симптомами, формулой крови. Также для лечения используются и другие препараты, например, метотрексат. Воспаление височной артерии лечится в больнице.
Прогноз
Прогноз полимиалгии хороший. При правильном подходе к лечению, через несколько лет почти ко всем заболевшим здоровье возвращается.
12. ПОЛИМИОЗИТ
Полимиозит – это достаточно редкое воспалительное заболевание мышц, которое проявляется как вместе с ревматизмом, так и самостоятельным заболеванием соединительной ткани. Также к заболеванию относятся кожный и инклюзивный миозиты.
В Финляндии ежегодно заболевает около 20 человек. Чаще болеют взрослые люди, но кожная форма миозита встречается и у детей.
Причины
Причины возникновения миозита неизвестны, но очевидно, речь идёт о нарушении функции аутоимунной системы, как и при других cистемных заболеваниях соединительных тканей. Воспаление мышц может проявляться легкой формой суставного ревматизма, заболеванием Шегрина или симптомами SLE. Кожная форма миозита может возникать на фоне рака.
Симптомы
Важным симптомом полимиозита является слабость мышц. Обычно симптомы проявляются медленно, и сначала боли появляются в бедренных, тазобедренных и плечевых мышцах. Появляются трудности при вставании и при поднятии рук вверх. Так же у пациентов появляются трудности при глотании пищи. При кожной форме миозита появляются симптомы на коже рук и лица. Инклюзивный миозит проявляется медленнее, чем другие формы миозита. У детей после воспаления кальций откладывается в рубцевую ткань. Воспаление вызывает усталость, снижение веса и лихорадку.
Диагностика
Диагноз миозита ставят на основании анализа крови. Также делается биопсия. При необходимости делается электроневромиография (ENMG) и магнитно-резонансная томография. Пожилые люди, при необходимости проходят дополнительное обследование.
Лечение
Лечение начинается в больнице достаточно большими дозами кортизона. Если лечения кортизоном не достаточно, то назначается метотрексат. В трудных случаях назначаются новые биологические ревматические препараты.
Лечение длится годами, поэтому важно поддерживать тонус мышц в форме.
Профилактика
Раньше миозит был опасным заболеванием, но сейчас от него можно полностью излечится.
13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА
Инфекционные заболевания кишечника, мочевыводящих путей или венерические инфекции могут быть причиной воспаления суставов. В дальнейшем это приводит к реактивному воспалению суставов (артрит), то есть иммунологической реакции организма на инфекцию. При синдроме Рейтера у пациентов могут быть воспаления на слизистой глаз, кожи или рта, половых органах или мочевыводящих путей.
Причины
Оболочка сустава реагирует воспалением на бактерии-инфекции. Организм вырабатывает антитела (иммунная реакция) против самого себя. Реактивное воспаление суставов начинается, например, с хламидии, сальмонеллы или обычным расстройством кишечника. Велик риск заболевания кишечными инфекциями в больших туристических центрах жарких странан.
У заболевания есть наследственная предрасположенность. У большой части пациентов обнаружен HLA-B27-антиген. Реактивный артрит в основном проявляется у молодых людей.
Симптомы
Симптомы реактивного артрита начинаются через неделю после кишечной или венерической инфекции и проявляются болями и отёками суставов. Первоначальная инфекция, как правило, уже проходит. Заболевание проявляется воспалением нескольких суставов. Обычно нижние конечности поражаются чаще, чем верхние. А также крестец и подвздошная кость становятся болезненными.
Реактивный артрит и синдром Рейтера вызывают шелушащиеся кожные покраснения на стопах, пальцах ног и на слизистой половых органов (баланит). Также у больных могут быть покраснения слизистой глаз или воспаление мочеточников. Повышенная температура и усталость являются обычными симптомами заболевания. Анализ крови свидетельствует о наличии инфекции в организме.
Диагностика
Диагносцировать реактивный артрит достаточно просто, если у пациента недавно была венерическая или кишечная инфекция. Иногда симптомов инфекции мало или нет вообще. Тогда причины инфекции выясняются посевом или анализом крови на антитела. Иногда возникает необходимость исключить другие заболевания, как, например, начинающийся суставной ревматизм.
Также делается ЭКГ , потому что есть риск воспаления сердца.
Лечение
Инфекция, вызвавшая воспаление суставов, лечится антибиотиками. Также назначается лечение хламидии. Назначаются противовоспалительные, обезболивающие и иногда кортизоносодержащие лекарственные препараты в виде инъекций в поражённый сустав или в виде таблеток. Отёкшие суставы нельзя перенагружать, но поддерживающая физкультура не противопоказана.
Также можно использовать лечение холодом, например, пакет со льдом, которое облегчает воспаление и боль.
Если в течение нескольких месяцев воспаление суставов не проходит, то назначаются ревматические препараты, один из них сульфасалацин.
Повторное воспаление можно избежать безопасными сексуальными контактами, соблюдением гигиены и правильным питанием.
Профилактика
Обычно реактивный артрит лечится за несколько месяцев, но суставные боли могут продолжаться длительное время. После венерической инфекции заболевание лечится труднее, чем после кишечной инфекции. У лиц, имеющих в наследственности антиген HLA- B 27, риск повторного заболевания повышен.
У некоторых больных реактивный артрит переходит в хроническую форму ревматизма спондилатропатию (болезнь Бехтерева), например, при ревматизме позвоночника.
14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА
Ревматизм позвоночника – это длительное воспалительное заболевание позвоночника, иногда проявляющееся и в суставах конечностей. К тому же может вызывать воспаления в местах крепления сухожилий и в глазах. Иногда воспаление может быть в сердце или на стенках аорты. Ревматизм позвоночника относится к спондилатропатии.
Ревматизм позвоночника встречается одинаково часто как у мужчин, так и у женщин, но у мужчин заболевание протекает в более серьёзной форме. В большей части пациентами больницы являются мужчины. Почти все женщины, заболевшие ревматизмом позвоночника, не знают о своей болезни. Наследственность является фактором риска. В Финляндии около 10000 пациентов, страдающих ревматизмом позвоночника, нуждаются в лечении. Но по статистике больные ревматизмом позвоночника могут составлять один процент от общего населения.
Причины
Причины возникновения заболевания неизвестны, но одним из факторов является инфекционные заболевания. Ревматизм позвоночника может появиться после перенесёного реактивного артрита. У 95% заболевших ревматизмом позвоночника обнаружен наследственный антиген HLA-B27.
Симптомы
Молодой человек, который начинает просыпаться по ночам от болей в поясничной области, является типичным пациентом. Боль может отдавать в заднюю часть бедра. По утрам спина не гнётся, но небольшая зарядка облегчает боль. У половины пациентов также воспаляются суставы рук и ног, опухают колени, голени и бёдра. Иногда заболевание начинается с отёков суставов рук и ног, реже с воспаления глаз. Достаточно часто заболевание сопровождается болью грудной клетки.
Симптомы ревматизма позвоночника могут быть кратковременными. Иногда заболевание проявляется через какое-то время снова. Появляются боли в позвоночнике при наклоне вперёд. Между позвонками растут костные мосты. Меняется осанка, и уменьшается гибкость позвоночника. Также поражаются суставы рук и ног. Особенно страдают суставы бёдер, колен и плеч.
На следующей стадии заболевания у некоторых пациенов появляется воспаление глаз – ирити. Один или два из ста больных ревматизмом позвоночника в дальнейшем заболевают воспалением сердца.
Диагностика
В связи с тем, что боли в спине являются обычным явлением, диагноз ревматизм позвоночника очень легко пропустить. На начальной стадии заболевания гибкость позвоночника сохраняется в хорошой форме, но со временем спина немеет, и гибкость позвоночника ухудшается. Иногда диагноз ревматизма позвоночника можно поставить только через пять или даже десять лет после проявления первых симптомов заболевания.
Заболевание подтверждается рентгеновским снимком крестцового отдела позвоночника, на котором видны воспалительные изменения. На ранних стадиях можно сделать магнитный снимок. Позже между позвонками видны костные мосты (синдесмофиты). В анализе крови отмечаются высокие показатели воспаления и низкий гемоглобин. В некоторых случиях анализ крови может быть нормальным. В крови нет ревматического фактора. Назначается исследование на наличие антигена HLA-B27.
Лечение
Важным в лечении ревматизма спины является занятие физкультурой. Ревматизм поражает позвоночник, и формируется осанка с наклоном вперёд. Ежедневными занятиями спортом можно поддерживать хорошую осанку и гибкость позвоночника. Хотя бы раз в день нужно выпрямлять спину. Это можно сделать, подойдя стене, прижав к ней пятки, ягодицы и плечи. Грудную клетку можно поддерживать в хорошем состоянии, делая глубокие вдохи и выдохи. Желательно направить пациента на занятия физкультурой и объяснить, что нужно делать для поддержания тела в хорошой форме. Занятия с профессиональным инструктором особенно важно для молодых пациентов.
При лёгких формах заболевания назначаются болеутоляющие и противовоспалительные лекарства. Сульфасалацин назначают для предотвращения развития заболевания в позвоночнике. Также назначаются и другие лекарственные препараты. Например, новые биологические антиревматические препараты, которые являются эффективными в лечении ревматизма. Если ревматизм поражает суставы бёдер и колен, то пациентам делают операции по протезированию суставов.
Боль и покраснение глаз может быть признаком воспаления, для этого рекомендуется консультация окулиста.
Профилактика
Хорошее лечение – это профилактика. Ревматизм позвоночника не лечится, но его можно предотвратить. Острый период заболевания редко проявляется у людей старше 40 лет. У большинства людей сохраняется рабочая способность, и только небольшая часть заболевших получает инвалидность.
15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Соединительная ткань связывает все ткани в организме, она состоит из клеток, волокон, воды и межклеточного вещества. Волокна соединительной ткани – это белок или протеины, строение которых передаётся по наследству от отца и матери. Если в генах родителей была ошибка, то и в новом, рождённом гене тоже будет ошибка, что и приведёт к появлению заболевания.
Коллаген – это протеин организма. Это крепкие волокна, которые выдерживают растяжения. Сухожилия, связки и мышечные оболочки образуются из коллагена, также коллаген есть и в других тканях. Существует много видов коллагена. Коллаген I есть в костной ткани, коллаген II – в хрящевой ткани.
Эластин – это волокна, которые тянутся, как резина. Эластиновые волокна обвивают фибриллины так, как колготки в сеточку обвивают женскую ногу. Во всех протеиновых волокнах могут проявиться наследственные заболевания, вызванные ошибкой в генах.
Синдром Элерса-Данлоса (EDS)
В Финляндии около 1000 пациентов больны EDS- синдромом.
Причины
Причиной заболевания является наследственность. Если родители ребёнка больны синдромом Элерса-Данлоса, то вероятность болезни ребёнка возрастает на 50%. Но возможно, что поражённый ген одного из родителей так и не приведёт к заболеванию. Если гены поражены у обоих родителей, то возможность заболевания ребёнка составляет один к четырём. Синдром Элерса–Данлоса – это группа наследственных заболеваний соединительных тканей, которая поражает кожу, суставы и кровеносные сосуды, вызывая их повышенную растяжимость. При этом синдроме в строении коллагенов присутствуют нарушения.
Симптомы
Симптомы заболевания разнообразны: легко повреждаемая эластичная кожа, гиперподвижные суставы, варикозное расширение вен, грыжи, разрывы стенок кровеносных сосудов, воспаление дёсен и выпадение зубов. Симптомы зависят от типа заболевания.
В восстановительном центре Апила организованы курсы для EDS-пациентов, где людям с данным заболеванием помогают справиться со своими трудностями и проблемами: боли, гибкость суставов, проблемы с зубами, мышечная слабость, синяки и кровотечения, медленное заживление ран и образование рубцов, проблемы кишечника, вывихи, усталость и отёчность. У женщин – предотвращение выкидышей.
Виды EDS-синдрома
В настоящее время EDS-синдром делится на разные формы заболевания.
Сверхповышенная подвижность – гипермобильность (раньше тип III)
Основным симптомом гипермобильного типа является повышенная подвижность в крупных и мелких суставах, иногда вывихи и боли. Кожа тянущаяся и бархатистая. Заболевание может проявляется у родственников.
Классическая форма EDS (раньше формы I и II)
При классической форме заболевания у пациентов кожа мягкая и бархатистая, выраженная растяжимость кожи, склонность к повреждению при незначительной травме, а также к образованию кровоподтеков или гематом, рубцов, подкожных псевдоопухолей, повышенная подвижность в крупных и мелких суставах, частое варикозное расширение вен. У пациентов также встречаются паховые и диафрагмальные грыжи, синяки, мышечная слабость, геморои и воспаления дёсен. Заболевание является наследственным.
Сосудистая форма (раньше форма IV)
У пациентов эта форма заболевания проявляется гиперподвижностью суставов. Сосуды легко повреждаются, потому что стенки сосудов слабые, что является васкулитом , то есть воспалением стенок сосудов.
Кожа у этих людей тонкая, прозрачная с просвечивающими сосудами. Легко появляются синяки.
Кифосколиоз EDS( раньше тип VI)
Кифосколиоз является редким заболеванием, но в настоящее время поражённый ген тщательно исследуют. Этим заболеванием страдают около 60 человек на Земле. У них сильно выраженная мышечная слабость, которая приводит к неправильной осанке позвоночника – сколиозу. В некоторых случаях может быть повышенная ранимость глаз и утончение роговицы.
Артрохалазия тип EDS (раньше типы VII A и VII В)
В редкой форме артрохалазии типа EDS проявляются сильные изменения в соединительных тканях, которые ослабляют суставы, делают кожу легко повреждаемой, приводят к воспалениям суставов, ломкости костей и ортопедическим проблемам. На Земле болеют около 30 человек.
Дерматоспараксис EDS (раньше тип VII C)
Выраженная ранимость кожи и её повышенная эластичность. Создаётся впечатление, что кожи много. Распространено образование рубцов и грыж. Беременных женщины подвержены риску преждевременных родов из-за слабой оболочки плода.
Лечение
Изменить ген и устранить причину заболевания невозможно. Лечение направлено на уменьшение симптомов и предотвращение их ухудшения.
Важно определить причину заболевания и сообщить пациенту полную информацию о болезни. Зная о характере болезни, больной сам планирует свою жизнь так, чтобы болезнь не влияла на неё. Выбирая профессию, молодые люди должны принимать своё заболевание во внимание.
При болях в суставах можно принимать парацетамол и противовоспалительные препараты. При больших поражениях суставов делаются операции по имплонтации суставов.
Перед операцией EDS-пациентам нужно рассказать хирургу о своей болезни, чтобы избежать осложнений при заживлении ран.
В повседневной жизни EDS-пациентам могут помочь разные средства. Избегая опасных ситуаций, можно сохранить суставы целыми. На суставы можно надевать поддерживающие эластичные повязки. Мышцы нужно укреплять. Кожу надо увлажнять кремами. Рекомендуется ношение поддерживающих колготок и гольф для профилактики варикозного расширения вен. Постоянные посещения зубного врача помогут избежать проблем с зубами.
Пациенты сами знают, как важно получать информацию о характере заболевания. Спокойная жизнь, отдых и расслабление, а также поддержка близких помогают преодолеть жизненные трудности. Нужно избегать резких движений, использовать тугие повязки для суставов, систематически принимать лекарства, правильно питаться, попробовать Рэйки–лечение, йогу, зонатерапию и лимфомассаж. Стараться делать всё, что можешь и умеешь.
Другие повреждения строения коллагена
Синдром Стиклера является достаточно распространённым заболеванием, которое вызывается нарушением строения коллагена типа II. Заболевание часто проявляется в лёгкой форме. Синдром Стиклера — комплекс наследственных аномалий глаз и суставов. Первые симптомы появляются в детстве: врожденная выраженная близорукость, нередко слепота, в ослепшем глазу развиваются катаракта, вторичная глаукома, хронический увеит, кератопатия, сморщивание глазного яблока. Суставы становятся гиперподвижными, болезненными и предрасположены к переломам. В отдельных случаях отмечается нарушения в строении лица: маленький подбородок, расщепление челюстей.
Дисплазия соединительной ткани (MED) вызывана нарушением строения коллагена типа IX. Эти нарушения строений суставных хрящей ведут к задержке развития роста и разрушению суставов.
Остеогенезис имперфекта является заболеванием костей, вызванным мутацией коллагена типа I, которое может вызвать смерть зародыша ещё в матке. В лёгкой форме заболевания кости слабые и легко ломаются. Помимо этого могут быть проблемы в соединительной оболочке глаз, проблемы со слухом и глухота.
Другие генетические проблемы волокон протеина
Синдром Вильямса – синдром, возникающий как следствие хромосомной патологии эластина. Эластин и коллаген образуют волокнистый белок, с помощью которого стенки сосудов, лёгкие и другие органы способны растягиваться. Этим заболеванием болеет один ребёнок из 20000. У них появляются проблемы в сердечно-сосудистой системе. Аорта и лёгочная артерия суживаюся уже в детском возрасте, позже появляются проблемы с кровяным давлением. Дети рождаются маленького размера, появляются проблемы кормления, колики. Также появляются изменения строения зубов (большие промежутки между зубами), слабые мышцы, гиперподвижность суставов. У взрослых суставы менее подвижны.
Синдром Марфана вызывается изменением фибриллина типа I. Фибриллин – это волокнистый белок.
В соединительной ткани он образует защитную сетку вокруг эластина. Помимо характерных изменений в органах опорно-двигательного аппарата (удлинённые кости скелета, гиперподвижность суставов), наблюдается патология в органах зрения и сердечно-сосудистой системе.
16. СИНДРОМ ШЕГРИНА
Синдром Шегрина является системным аутоиммунным заболеванием, характеризующимся сухостью слизистой глаз, рта и половых органов, вызванной поражением слёзных, слюнных и половых желез. Чаще всего болеют женщины. Синдромом Шегрина заболевают люди старше 50 лет. О заболевании нет достоверных сведений, но по оценкам специалистов 3-4% взрослых людей страдают синдромом Шегрина.
Причины
Основой механизмов развития болезни считаются аутоиммунные нарушения, при которых имунная система противостоит своим же тканям. Синдром может развиваться самостоятельно (primaarinen) или вместе с другими ревматическими аутоимунными заболеваниями, в частности, суставным ревматизмом (sekundaarinen). Одной из причин заболевания считается изменение половых гормонов, потому что большей частью заболевших являются женщины.
Симптомы
При синдроме Шегрина появляется сухость слизистых оболочек. Первыми признаками заболевания является раздражение и сухость в глазах. Появляется сухость во рту и трудности проглатывания пищи, возникает необходимость запивания еды. Садится голос. Из-за уменьшения слюноотделения, на зубах образуется кариес и воспаляются дёсны. Может возникнуть воспаление слюнных желёз. Сухость кожи вызывает зуд. Появляется сухость в носу и сухой кашель. У женщин появляется сухость слизистых половых органов. Нарушения работы желёз желудка и кишечника вызывает нарушения всасывания железа и витамина B12.
При синдроме Шегрина появляется усталость, боли в суставах напоминают фибромиалгию, появляются раздражения на коже и лихорадка. Возможны заболевания почек, отёк лимфатических желёз и нарушения со стороны нервной системы.
При синдроме Шегрина возрастает риск заболевания раком лимфатических желёз (лимфома). При сильном отёке лимфатических и слюнных желёз возникает необходимость в их обследовании.
Диагностика
Синдром Шегрина определяется по типичной для этого заболевания сухости слизистых оболочек. Слёзоотделение измеряется тестом Ширмера, при котором рассматривается скорость намокания впитывающей бумажки за нижним веком. Выделение слюнной жидкости измеряется сбором слюны. Микроскопическое исследование губ указывает на наличие воспалительного процесса. Показатели воспаления в крови повышены. Почти у всех пациентов в крови присутствует ревматический фактор синдрома Шегрина и антитела.
У пожилых людей сухость слизистых оболочек является возрастным показателем и не является симптомом болезни Шегрина.
Лечение
Если во вторичный синдром Шегрина входит ревматизм суставов или другое заболевание ревматизма, то оно лечится обычным способом. Нарушение работы желёз при синдроме Шегрина неизлечимо, но увлажнением можно облегчить сухость слизистых оболочек.
Увлажняющие капли для глаз и защитные очки предотвращают сухость глаз. Воздух в помещении не должен быть очень сухим. Увлажняющие капли закапывают регулярно через равные промежутки времени. Употребление жевательной резинки с ксилитолом, а также лекарственные препараты как пилокарпин и бромгексидин, увеличивают выделение слюны. Нужно следить за состоянием зубов. Грибковые инфекции рта и половых органов необходимо лечить противогрибковыми лекарствами. Женские половые органы обрабатываются специальными увлажняющими средствами.
Первичный синдром Шегрина лечится малыми дозами кортизона. В трудных случаях назначают метотрексат и другие новые ревматические лекарства.
Профилактика
Синдром Шегрина не лечится. Лечение замедляет развитие болезни, но с заболеванием нужно научиться жить. Инвалидность, вызванная болезнью, появляется редко. На профилактику больше влияет характер протекания первичного заболевания или ревматизма, чем сухость слизистых оболочек.
17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ
Спондилоартрит определяет группу заболеваний, точный диагноз не всегда можно определить. Речь идёт о серонегативном ревматизме позвоночника, при спондилоартрите в крови отсутствует ревматический фактор, но существует тенденция вызывать воспаления в суставах позвоночника.
К спондилоартритам относят:
ревматизм позвоночника (Spondylarthritis ancylopoetica, болезнь Бехтерева)
реактивное воспаление суставов и болезнь Рейтера
язвенное воспаление толстого кишечника и болезнь Кронина
часть детского ревматизма
суставной псориаз и воспаление позвонков
Все эти заболевания могут вызывать воспаления в суставах конечностей и позвоночника. Особенностью этих заболеваний является воспаление промежуточного сустава между крестцовой и подвздошной костью (сакроилит). При обследовании у больных обнаруживается наследственный антиген HLA-B27. Обычно эти заболевания развиваются в молодом возрасте, появляются воспаления глаз (ирит), сердца и стенок аорты. Одновременно все симптомы проявляются редко. В начале заболевания воспаления суставов приносят проблемы и боли, но в дальнейшем они могут исчезнуть даже без лечения.
Спондилоартрит проявляется как и другие ревматические заболевания. Возможно причиной является перенесённая кишечная или венерическая инфекция, как и при реактивном воспалении суставов. Большое значение имеет наследственный фактор.
Финны живут в холодном климате и наличие у них антигена HLA-B27 достаточно распространено. У 15% финнов присутствует антиген HLA-B27, тогда как у жителей центральной Европы всего у 8%, у японцев 1% и у индейцев Южной-Америки ещё меньше. У людей, в организме которых обнаружен антиген HLA-B27, риск заболеть спондилоартритом в сто раз выше, чем у других.
Спондилоартрит является длительным заболеванием, но он редко приводит к инвалидности. В лёгких формах заболевания пациент обходится небольшими дозами лекарственных препаратов. В трудных случаях назначаются биологические ревматические препараты.
18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE)
Системный lupus erytematosus (SLE) – это системное аутоимунное заболевание соединительной ткани. Организм вырабатывает антитела, которые вместо того чтобы защищать, наоборот нападают на соединительные ткани организма. Признаки заболевания проявляются в различных частях организма. В Финляндии насчитывается около 2000 заболевших SLE, 90% из которых женщины. Половина из них в возрасте до 30 лет. У пожилых людей заболевание протекает в лёгкой форме.
Причины
Причины заболевания неизвестны. У женщин в зрелом половом возрасте на заболевание влияют половые гормоны. Наследственность тоже влияет на заболевание. Некоторые лекарства (гидралазин, прокаинамид), химикаты и ультрафиолет увеличивают риск заболевания SLE.
Симптомы
Общими симптомами SLE- заболевания являются усталость, потеря веса и повышенная температура. На открытых частях тела появляются кожные высыпания, вызванные воздействием солнечных лучей. На лице вокруг носа появляется красная сыпь в форме бабочки. Боли и воспаление суставов, выпадение волос, язвы во рту, заболевания почек, воспаление оболочек лёгких и сердца, а также неврологические заболевания. Боли или ревматические воспаления в суставах проявляются почти у всех пациентов, кожные высыпания – у достаточно большой части заболевших, а заболевания почек – почти у половины. Суставы не разрушаются, но могут деформироваться. Симптомы заболевания у разных людей проявляются по- разному. Чаще заболевание протекает в лёгкой форме и не влияет на образ жизни заболевшего. Выявить форму заболевания достаточно сложно.
Диагностика
Диагноз заболевания ставится на основании симптомов и лабораторных исследований. Существует 11 критериев заболевания. Если в заболевании проявились 4 или более критериев, то диагноз системный lupus erytematosus поставлен верно. Подсчёт критериев имеет больше теоретическое значение. В анализе крови повышаются показатели воспаления, но как и при других заболеваниях ревматизма ЦРБ не повышен. Почти у всех пациентов в крови присутствуют антитела. По количеству и качеству антител можно оценить стадию болезни и результат лечения. Лейкоциты и тромбоциты могут быть понижены. Возможна анемия.
Лечение
При лёгких формах SLE- заболевания лечение не требуется. Заболевший сам заботится о себе, избегая солнечных лучей и пользуясь защитными кремами. Достаточно обойтись слабыми лекарственными препаратами, например, малыми дозами кортизона и гидроксиклорокина. В трудных случаях пациенту назначаются большие дозы кортизона.
Беременность может вызвать проблемы. О наблюдении и лечении SLE- заболевания во время беременности рекомендуется консультация врача–ревматолога. Инфекции также могут вызвать осложнения. Причину повышения температуры нужно обязательно выяснить, чтобы знать, чем она вызвана – инфекцией или обострением SLE-заболевания. Лечение направлено на поражённый орган. Почти всегда напоминает лечение остеопороза.
Профилактика
Профилактика системного lupus erytematosus постоянно развивается. Болезнь опасна для людей с серьёзными заболеваниями почек, лёгких или центральной-нервной системы. С возрастом болезнь затихает. SLE- заболевание, вызванное лекарственными препаратами, проходит при их отмене.
SLE- критерии:
1. Красная сыпь в форме бабочки на носу и щеках
2. Шелушащиеся покраснения на коже
3. Покраснения кожи под воздействием солнечных лучей
4. Язвы во рту
5. Воспаление суставов
6. Воспаление оболочек лёгких и сердца
7. Заболевания почек
8. Неврологическте симптомы (судороги или психозы)
9. Изменения крови (анемия, уменьшения лейкоцитов или тромбоцитов)
10. Иммунные изменения крови (DNA, ошибочно позитивный кардиолипини-тест)
11. Антитела
19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ)
Системный склероз это ревматическое заболевание соединительных тканей. Одна из форм заболевания – склеродермия (склеро – твёрдый, дерма – кожа). При этом заболевании грубеет кожа. Также соединительная ткань внутренних органов рубцуется, но этот признак встречается редко. В Финляндии ежегодно заболевает 20-50 человек, из них большая часть женщины. Дети болеют редко.
Причины
Причины заболевания системным склерозом неизвестны, но заболевание могут вызывать многие химикаты. Например, в 1981 году в Испании прошла волна этого заболевания, вызванная некачественным растительным маслом. Некачественный триптофан, продаваемый как натуральный продукт, вызвал вторую эпидемию в конце того же десятилетия. Также угольная и кварцевая пыль, винилхлорид, триклоритилен и другие химикаты могут вызывать заболевание. Одной из подозреваемых причин являются силиконовые имплонтанты. У большинства больных причины заболевания неизвестны.
Симптомы
Заболевание начинается с нарушения кровообращения пальцев рук и ног. Появляется симптом Рейно, когда сосуды сокращаются так сильно, что пальцы становятся белыми при прохладной температуре окружающей среды. На пальцах рук появляются кожные изменения. Кожа пальцев набухает и уплотняется. Кожные морщины и складки пропадают. С годами кожа становится тонкой и натянутой, иногда в коже откладывается кальций. Симптомы могут распространяться и по всему телу, кожа уплотняется и деформируется. Мышцы лица становятся неподвижными, рот сокращается. Видны расширенные подкожные сосуды.
Склеродермия может поражать не только кожу, но и внутренние органы. При поражении пищевода появляются проблемы при глотании. При поражении лёгких, почек и кишечника появляются серьёзные проблемы со здоровьем. К этим заболеваниям относятся и такие необычные формы заболевания, как эозинофильный фаскит. Когда воспаление проходит, кожа рубцуется и напоминает апельсиновую кожуру.
Распространённой формой системного склероза является CREST (от calcinosis – закальцевание кожи), симптом Рейно, эсофагус (рубцевание пищевода), склеродактилия и телеагниэктазия, то есть расширение подкожных сосудов.
Диагностика
Диагноз ставится на основании картины заболевания. В крови пациента обнаруживаюся показатели ревматизма и антитела. При CREST обнаруживаются антитела, свойственные этому заболеванию.
Лечение
Лечение системного склероза трудное, потому что нет достаточно действенного лекарства. Пациенту надо защищать кожу от холода. Необходимо бросить курить. Назначаются сосудорасширяющие препараты (нифедипин). Для предотвращения сухости кожи используют увлажняющие крема. Для сохранения подвижности пальцев необходимо делать гимнастику для рук.
Ревматические лекарственные препараты тестируются, но их действие остаётся незначительным. Широко используются пенисилламин и циклоспорин. При лечении внутренних органов назначаются симптоматические лекарственные препараты.
Профилактика
Важным значением в профилактике системного склероза является ограничение заболевания на кожной стадии, когда другие органы ещё не поражены. Со временем кожа смягчается и заболевание переходит в лёгкую форму. Но поражение лёгких и почек остаётся серьёзным заболеванием.
20. ВАСКУЛИТ
Васкулит это воспаление стенок сосудов. Последствия васкулита зависят от количества поражённых сосудов и мест воспалений. В трудных случаях васкулит вызвает затруднения кровообращения. Это приводит к кровотечениям или омертвению тканей.
Васкулит классифицируется на основании размера поражённых сосудов. Васкулит поражает височную артерию, кожный васкулит малые кровеносные сосуды. При темпоральном артериите в стенке височной артерии под микроскопом видны большие и многоядерные клетки, из-за которых заболевание получило второе название – гигантоклеточный артериит.
Часто васкулиты проявляются редкими заболеваниями, как нодозный полиартериит. А также пурпура Шенлейна-Геноха, синдром Чарга-Штраусс, болезнь Кавасаки, гранулематоз Вегенера и артериит Такаяси.
Причины
Причинами заболевания могут быть инфекции, повреждения тканей, инородные вещества, которые вызывают иммунные реакции в организме. Механизм появления васкулита не определён. Наследственность тоже имеет значение. Васкулит может быть как самостоятельным заболеванием, так и относиться к группе ревматизмов, таких как суставной ревматизм или SLE-заболевание.
Симптомы
Васкулиту свойственны повышение температуры тела и потеря веса. Из-за заболеваний сосудов появляются кожные высыпания различного типа. Типичными симптомами заболевания являются мышечные и суставные боли, нарушения работы переферической нервной системы, носовые кровотечения, кашель с кровью, кровь в моче и боли в животе.
Особенности
У половины пациентов с диагнозом васкулит и темпоральный артериит проявляются симптомы полимиалгии. Симптомами артериита являются головные боли в височной области и боль в скулах при жевании. При заболевании возможен риск закупорки глазной артерии и потеря зрения, поэтому лечение необходимо начать как можно быстрее. В основном заболевают пожилые люди.
Болезнь Такаяси поражает аорту и исходящие из неё кровеносные сосуды. Основным симптомом заболевания является нарушение кровообращения. Поставить диагноз трудно. В основном заболевают молодые женщины.
Нодозный полиартериит является редким заболеванием, при котором на стенках артерий образуются воспалительные бляшки. Проявляется у молодых людей. Встречаются серьёзные изменения внутренних органов, диагноз выясняется в процессе операции.
Начальными симптомами гранулематоза Вегенера являются нарушения в верхних дыхательных путях, воспаление пазух носа, заложенность носа и носовые кровотечения. Также могут быть воспаления среднего уха и глухота, ослабление зрения. К сложным формам относятся поражения почек и лёгких. Некоторые формы заболевания протекают достаточно лёгко. В крови присутствуют ANCA-антитела.
При вторичном васкулите в сочетании с другими аутоимунными заболеваниями, симптомы начинаются с поражения мелких кожных сосудов. На коже голеней или рук образуются раны и некрозы.
Диагностика
Постановка диагноза осуществляется на основании симптомов заболевания и биопсии кожи. Рентген кровеносных сосудов (ангиография) выявляет васкулит. Также постановка диагноза опирается на лабораторные исследования. ЦРБ повышено.
Лечение
Лечение направлено на устранение причины возникновения васкулита. Сначала снимается воспаление кровеносных сосудов лекарственными препаратами. После его прекращения основное заболевание лечится эффективнее. Назначается кортизон. Часто вместе с ним применяют цитостатические средства. В критических ситуациях назначают большие дозы кортизона. Хорошие результаты дают биологические лекарственные препараты.
Профилактика
Прогноз васкулита улучшается с развитием методов лечения. У большой части пациентов симптомы улучшаются. Хотя иногда болезнь может перейти в тяжёлую форму. Обширные поражения внутренних органов дают плохой прогноз заболевания и срочную госпитализацию.
© 2016 Lappeenrannan reumayhdistys ry.
Боль и онемение пальцев руки могут свидетельствовать о серьезных заболеваниях
Фото: coalcreekpt.com
Многие люди жалуются на онемение в пальцах и боль, которая будит по ночам и мешает полноценной работе. Однако не все обращаются к врачу, когда еще болезнь зашла не так далеко, и можно избежать необратимых изменений. О том, какие симптомы должны вызвать беспокойство, и в каких случаях необходимо хирургическое вмешательство, мы беседуем с ортопедом-травматологом Медицинского центра диагностики и лечения Симонасом СЯРЕЙКОЙ.
– С какими заболеваниями кисти и запястья чаще всего обращаются пациенты?
– В основном это болезни, вызванные защемлением нервов, – туннельные синдромы запястного и локтевого каналов, а также заболевания, вызванные воспалением сухожилий – так называемый, “щелкающий” палец и теносивит лучевой кости. Часто встречаются болезни суставов, боли в кисти, нарушения подкожной структуры.
Наиболее распространённым и известным туннельным синдромом является синдром запястного канала (от английского – “carpal tunnel syndrome”), т.е. сдавливание срединного нерва под поперечной связкой запястья, которое происходит между тремя костными стенками и плотной связкой, которые удерживают сухожилия мышц, сгибающих пальцы и кисть. Синдром запястного канала и болезни, вызванные воспалением сухожилий, чаще диагностируются у женщин старше 50 лет или у молодых людей, обремененных тяжелой физической работой. По ночам они не могут спать из-за онемения и болей в пальцах. В период отпусков эти симптомы чаще всего ослабевают. Боли в запястье иногда появляются после травм, постепенно усиливаются и начинают мешать в повседневной жизни. Синдрому локтевого канала подвержены как мужчины, так и женщины старше 30 лет. Контрактура Дюпюитрена (ладонный фиброматоз) – безболезненное рубцовое перерождение и укорочение ладонных сухожилий – передается по наследству, чаще наблюдается у курящих, работающих физически мужчин старше 60 лет.
– Чем отличаются симптомы этих заболеваний?
– При синдроме запястного канала по ночам немеют пальцы, появляется боль в 1-4 пальце, по утрам они скованы. На начальном этапе онемение после пробуждения проходит, при прогрессировании болезни – остается, а из рук начинают выпадать предметы, больному становится трудно застегивать пуговицы, хотя по ночам болей может и не быть совсем.
Синдром локтевого сустава чаще всего проявляется только в онемении пальцев, реже в болях по ночам. Повреждаются 4-5 пальцы. При прогрессировании болезни слабеют мышцы ладони, уходит сила.
Основная причина стенозирующего теносиновита (“щелкающего” пальца) – боль в кисти. Начинает болеть ладонь при движении пальцев. Боль распространяется на предплечье. При прогрессировании болезни разгибать палец становится труднее, он “застревает”, появляется характерный звук – щелчок, который и дал народное название этому заболеванию. Иногда палец вовсе не разгибается, тогда его приходится возвращать на место другой рукой. Синдром “щелкающего” пальца вызван появлением узелка на сухожилии разгибателя. Чаще всего у пациентов бывают повреждены 1, 3, 4 пальцы.
Контрактура Дюпюитрена проявляется невозможностью разогнуть пальцы, узловатым уплотнением кожи на ладонях. Сначала оно может быть болезненным, затем происходят изменения в пальцах – не удается их распрямить.
Гигрома запястья (грыжа) представляет собой небольших размеров округлое выпячивание под кожей. Возникает в результате резкого поворота с нагрузкой или после большой физической нагрузки. Из-за этого образования пациенты чаще всего обращаются к кистевому хирургу. На кисти как бы вырастает “шишка”, это очень пугает людей.
Заболевания суставов кисти, запястья очень сложны, поэтому так необходимо тщательное обследование.
– В чем причина возникновения той или иной болезни?
– Наиболее частая причина – чрезмерная физическая нагрузка или травма, в результате чего сухожилия воспаляются, увеличиваются, начинают травмировать другие ткани, зажимать нервы. После перенесенной травмы суставы начинают быстрей изнашиваться. Влияют также гормональные изменения и, как ни странно, повседневные привычки, например, во время сна принимать позу с сильно согнутыми руками, при работе постоянно упираться локтями в стол, а у водителей – в край автомобильной дверцы. Причины некоторых болезней до конца не ясны.
– Какие симптомы должны привести человека к врачу?
– Всегда нужно обращаться к специалисту, если понемногу или внезапно немеют пальцы – это признак зажима нерва, также, если появилось новообразование и оно начинает расти. Когда человек не обращается к врачу в связи с заболеваниями, проявляющимся онемением пальцев, ночными болями, нерв повреждается все больше – пальцы теряют чувствительность, начинают атрофироваться мышцы кисти, руки слабеют, становится трудно брать мелкие предметы, руки боятся холода. В таком случае даже после операции функция кисти может полностью не восстановиться. Если палец “застревает”, а болезнь прогрессирует – даже после операции движения могут остаться ограниченными.
Очень часто пациентам трудно назвать четкие симптомы, поэтому состояния, при которых зажат нерв, могут долго оставаться недиагностированными. Обратившись вовремя, пациент может получить квалифицированную помощь. Очень информативно в этих случаях диагностическое исследование – электронейромиография, которая помогает установить степень и количество поврежденных тканей.
– Какова тактика лечения перечисленных болезней?
– На первоначальном этапе эти болезни лечаться консервативно. Если это не помогает, врач решает, требуется ли оперативное вмешательство. Важно, чтобы пациент обратился вовремя. Операции проведенные своевременно – несложные и очень эффективные. Когда болезнь заходит далеко, результативность операций не столь высока.
Консервативное лечение синдромов запястного и локтевого канала сводится к снижению физической нагрузки на руку, назначению нестероидных противовоспалительных препаратов, витаминов группы В, улучшающих кровоток и питание нерва, сосудорасширяющих лекарств, наложению шин. Диагностировать эти заболевания и определиться с тактикой лечения помогает электронейромиография.
Лечение “щелкающего” пальца чаще всего я начинаю с гормональной блокады Кеналогом. При лечении теносиновита назначается шина, гормональная блокада. Новообразование – в случае грыж запястья, пальцевых суставов, сухожилий – прокалывается. Изменения в суставах запястья лечатся наложением шин, противовоспалительными препаратами, физиотерапевтическими процедурами, инъекциями в сустав.
– Когда необходимо хирургическое вмешательство?
– Всегда при контрактуре Дюпюитрена, в остальных же случаях – если методы консервативного лечения не помогают, а симптомы сохраняются или прогрессируют.
Операции компенсирует Больничная касса, поэтому пациент может не ждать очереди и обращаться в любую клинику, способную провести подобную операцию, например, в наш Центр. После всех операций пациента выписывают домой в тот же или на следующий день. Главное при первых симптомах не медлить, чтобы предупредить серьезные заболевания.
По всем вопросам обращайтесь к персональному менеджеру
Беате Путраменете по тел.: +370 687 99 342 (Россия, Viber, WhatsApp) или по эл. почте: medtour@medcentras.lt, а также по общему номеру отдела по приему иностранных пациентов: +370 5 247 63 69
Почему болят суставы пальцев рук?
Боли в суставах рук доставляют серьезный дискомфорт и, в силу своей распространенности, заслуживают пристального внимания. Ежедневно человек совершает множество действий пальцами рук. Когда каждое движение сопровождается болями в суставах, это беспокоит, отвлекает, утомляет постепенно становится невыносимым. Отчего же болят суставы?Почему болят суставы пальцев рук?
Причины возникновения неприятного симптома специалисты делят на две большие категории и выделяют боли механического и воспалительного происхождения.
Повреждение механического характера
Причинами их возникновения являются механических повреждений элементов сустава в результате травматизации или высокой нагрузки на эти элементы. На ранних стадиях нарушений болезненные ощущения нередко остаются незамеченными.
Диагностика таких нарушений основывается на анамнезе, в том числе профессиональном, и данных рентгенологического обследования.
Воспалительные явления
Болевой синдром воспалительного происхождения сопровождается следующими признаками:
• покраснение в области суставов;
• припухлость;
• уменьшение объема выполняемых движений;
• затруднение при движении, более выраженное в утреннее время.
Такой симптомокомплекс наиболее характерен для следующих заболеваний:
• Ревматоидный артрит – аутоиммунное заболевание, имеющее хронический характер течения. Оно поражает преимущественно мелкие суставы, в том числе, на руках. Наиболее характерная локализация – пястно-фаланговые суставы. Типична и симметричность поражения.
• Псориатический артрит. Характерная особенность – поражение суставов концевых фаланг, сопровождающееся резкой отечностью и покраснением.
• Инфекционный артрит характеризуется острой болезненностью, продолжительность которой – до нескольких дней. Воспаленный сустав горячий на ощупь. Системные проявления при этом заболевании могут выражаться в повышении температуры тела, сопровождающемся ознобом, а могут и отсутствовать.
• Подагра. Наиболее характерная локализация для этого заболевания – большой палец стопы, однако может оно поражать и кисти рук. Типичной особенностью заболевания считается приступообразная резкая боль. Болевой приступ нередко провоцируют погрешности в диете.
• Ревматизм. Заболевание характеризуется резким нарушением функции межфаланговых суставов, сопровождающимся болезненностью, покраснением и отёком. Локальное нарушение развивается на фоне общего ухудшения состояния пациента, которое заключается в повышении температуры тела, кожных высыпаниях, поражении внутренних органов.
Остеоартроз
Это заболевание стоит особняком, так как имеет невоспалительное происхождение. Оно проявляется деформацией суставных сочинений и резким ограничением подвижности. Наиболее характерно заболевания для женщин старшего возраста; его происхождение связано с эстрогеновым фоном и наследственной предрасположенностью.
Пальцы рук предназначены для выполнения множества тончайших операций. В случае нарушения функций суставов человек лишается возможности выполнять многие действия, что в тяжелых случаях может привести к профнепригодности и инвалидности. Поэтому заболевания, характеризующиеся этим симптомом, заслуживают повышенного внимания им подлежат систематическому лечению.
Фотогалерея рук с артритом
Вы, наверное, слышали, что некоторые виды артрита могут приводить к деформации суставов. Деформации рук при ревматоидном артрите особенно распространены, поскольку существует 25 суставов, которые могут быть повреждены этим заболеванием. Но что конкретно это означает?
Как выглядят эти деформации и как они могут повлиять на работу ваших рук и запястий, вызывая боль и уменьшая диапазон движений?
Обзор ревматоидного артрита
Мы собрали несколько изображений, которые иллюстрируют влияние артрита на руки, но важно отметить, что эти деформации становятся все реже при раннем лечении ревматоидного артрита (РА) и других форм воспалительного артрита.
Комбинация модифицирующих болезнь противоревматических препаратов (DMARD) и ингибиторов фактора некроза опухолей (блокаторов TNF) дала многим людям возможность предотвратить эти проблемы. В настоящее время считается, что не менее 50% людей, живущих с РА, находятся в стадии ремиссии.
Глядя на эти изображения, вы можете увидеть доказательства распространенных проблем артрита, таких как ревматоидные узелки, отек, смещение локтевого сустава, контрактуры и другие проблемы.
Учтите, что все разные.Возраст и уродства, представленные на этих фотографиях, не обязательно являются показателем того, чего может ожидать средний человек, и степень симптомов, которые может испытать каждый конкретный человек, широко варьируется.
Многие из этих деформаций также связаны с заболеванием, которое присутствовало до того, как были одобрены новые методы лечения артрита.
Эти изображения также будут использоваться для описания некоторых осложнений, а также решений о лечении, с которыми сталкиваются люди, живущие с артритом.
Слово Verywell
Наши руки невероятно важны во всем, что мы делаем, от удерживания вещей до прикосновения к вещам и их хватания. Мы используем руки, чтобы готовить, убирать, ухаживать за собой, играть с детьми, писать, творить и многое другое.
Просмотр этих изображений артрита болезненен, но это явное напоминание о том, как мы должны защищать свои руки, если у нас артрит. Раннее и агрессивное лечение воспалительного артрита может повлиять не только на боль и скованность сегодня, но и на нашу способность завтра делать то, что мы любим делать руками.
Если вы живете с артритом, узнайте у ревматолога о методах защиты суставов. Имейте в виду, что чрезмерное употребление (даже без боли) связано с повышенным риском деформации суставов.
Обсудите наиболее подходящие варианты лечения, чтобы замедлить прогрессирование заболевания и, в свою очередь, снизить риск деформации суставов. Ультразвук – один из способов обнаружить тлеющий синовит, иначе известный как «тихое разрушение» суставов.
Хирургия кисти может быть полезна для некоторых людей и, если она сделана должным образом, может улучшить качество жизни.Тем не менее, важно, чтобы хирургия была сосредоточена только на улучшении функции, а не на косметических результатах.
Даже с повреждением сустава многие люди могут жить очень комфортно и продуктивно. Но если вы будете проявлять инициативу и будете сами выступать за получение наилучшего медицинского обслуживания, это повысит ваши шансы на то, чтобы радоваться своему будущему с минимальной болью и максимальной мобильностью.
Герпетическая язва у взрослых: состояние, лечение и фотографии – обзор
50694 34 Информация для Взрослые подпись идет сюда…Изображения Herpetic Whitlow
Обзор
Герпетический бугорок – также называемый простым цифровым герпесом, пальцевым герпесом или ручным герпесом – представляет собой болезненную вирусную инфекцию, поражающую пальцы или ногти. Герпетический бугорок вызывается инфицированием вирусом простого герпеса (ВПГ).
Инфекции, вызванные ВПГ, очень заразны и легко передаются при прямом контакте с инфицированными поражениями кожи. Инфекция HSV обычно проявляется в виде небольших волдырей или язв вокруг рта, носа, гениталий и ягодиц, хотя инфекции могут развиваться практически на любом участке кожи.Кроме того, эти болезненные язвы могут периодически повторяться на одних и тех же участках.
Существует 2 типа ВПГ: вирус простого герпеса типа 1 (ВПГ-1) и вирус простого герпеса типа 2 (ВПГ-2). Инфекции HSV-1 обычно возникают вокруг рта, губ, носа или лица, тогда как инфекции HSV-2 обычно поражают гениталии или ягодицы. Однако ВПГ-1 иногда может вызывать инфекции гениталий или ягодиц, а ВПГ-2 иногда вызывать инфекции вокруг рта, губ, носа или лица.
Оба типа ВПГ вызывают 2 типа инфекций: первичные и рецидивирующие.Поскольку вирус простого герпеса очень заразен, он вызывает первичную инфекцию у большинства людей, подвергшихся воздействию этого вируса. Однако только около 20% людей, инфицированных вирусом простого герпеса, действительно имеют видимые волдыри или язвы. Язвы первичной инфекции, появляющиеся через 2–20 дней после первого контакта человека с вирусом простого герпеса, сохраняются около 1–3 недель. Эти язвы полностью заживают, редко оставляя шрам. Тем не менее вирус остается в организме, впадая в спячку в нервных клетках.
Определенные триггеры могут вызвать спящий (латентный) вирус, чтобы проснуться, стать активным и вернуться обратно к коже. Эти повторяющиеся инфекции, вызванные вирусом простого герпеса, могут развиваться часто (каждые несколько недель) или никогда не развиваться. Рецидивирующие инфекции обычно протекают легче, чем первичные инфекции, и обычно возникают в том же месте, что и первичная инфекция.
Герпетический бугорок развивается у людей при контакте с участками, уже инфицированными ВПГ, на собственном или чужом теле.Обычно наблюдается разрыв кожи, особенно разорванная кутикула у основания ногтя, что позволяет вирусу проникнуть в ткань пальца и вызвать инфекцию. ВПГ-1 вызывает примерно 60% герпетических инфекций, в то время как ВПГ-2 вызывает оставшиеся 40%.
Кто в опасности?
Герпетический бугорок может поражать людей всех возрастов, всех рас и обоих полов. Однако чаще встречается у детей, у стоматологов и медицинских работников. Дети часто заражаются герпетической язвой в результате сосания большого пальца или пальца, когда у них есть герпетическая инфекция губ или рта.Стоматологические и медицинские работники могут заразиться герпетическим поражением, прикоснувшись к заразным поражениям пациента, инфицированного вирусом простого герпеса. В этих группах людей – дети и медицинские работники – герпетический бугорок чаще всего вызывается ВПГ-1. У всех остальных герпетический бугорок обычно вызван инфицированием ВПГ-2.
Признаки и симптомы
Наиболее распространенные места для герпетической язвы включают:
- Большой палец
- Указательный палец
- Другие пальцы
Примерно через 2–20 дней после первоначального контакта с вирусом простого герпеса в инфицированной области появляется жжение, покалывание и боль.В течение следующих недель или двух палец становится красным и опухшим. Развиваются маленькие (1–3 мм) пузыри, заполненные жидкостью, часто собирающиеся вместе на ярко-красном основании. Волдыри обычно лопаются и покрываются коркой, что приводит к полному заживлению еще через 2 недели.
Другие симптомы, иногда связанные с первичной инфекцией герпетической язвы, включают:
- Лихорадка
- Красные полосы, исходящие от пальца (лимфангит)
- Увеличение лимфатических узлов в области локтя или подмышек
Если человек заразился герпетической язвой от себя (аутоинокуляция), то он, вероятно первичная инфекция, вызванная вирусом простого герпеса, в области рта или половых органов.
Повторяющиеся (рецидивирующие) инфекции, вызванные вирусом простого герпеса, часто протекают легче, чем первичная инфекция, хотя и выглядят одинаково. Рецидивирующая инфекция обычно длится 7–10 дней. Рецидивирующий герпетический бугорок встречается редко.
Однако люди с рецидивирующими инфекциями ВПГ могут сообщать, что поражениям кожи предшествуют ощущения жжения, зуда или покалывания (продромальный период). Примерно через 24 часа после появления симптомов продрома фактические поражения выглядят как один или несколько небольших волдырей, которые в конечном итоге открываются и покрываются корками.
Триггеры повторных инфекций HSV включают:
- Лихорадка или болезнь
- Воздействие солнца
- Гормональные изменения, например, вызванные менструацией или беременностью
- Стресс
- Травма
- Операция
Рекомендации по уходу за собой
Ацетаминофен или ибупрофен могут помочь уменьшить жар и боль, вызванные язвами, вызванными вирусом простого герпеса. Применение прохладных компрессов или пакетов со льдом также может облегчить отек и дискомфорт.
Поскольку инфекции, вызванные вирусом простого герпеса, очень заразны, важно предпринять следующие шаги для предотвращения распространения (передачи) вируса во время продромальной фазы (жжение, покалывание или зуд) и активной фазы (наличие волдырей или язв) герпетической язвы:
- Избегайте совместного использования полотенец и других предметов личной гигиены
- Накройте пораженный палец повязкой
- Наденьте перчатки, если вы медицинский работник
- Не лопайте волдыри – это может ухудшить состояние
К сожалению, вирус все еще может передаваться, даже если у кого-то нет активных поражений.Однако это очень необычно для пациентов с герпетическим поражением.
Когда обращаться за медицинской помощью
Если у вас возникла болезненная болезненная язва на пальце, обратитесь к врачу, особенно если она не проходит или кажется, что она ухудшается. Вам обязательно следует обратиться за медицинской помощью, если у вас болит палец, а также есть типичные симптомы орального или генитального герпеса.
Процедуры, которые может назначить ваш врач
Большинство инфекций, вызванных вирусом простого герпеса, легко диагностируются врачами.Однако в некоторых случаях мазок с инфицированной кожи может быть отправлен в лабораторию для культивирования вируса, для роста которого требуется несколько дней. Также могут быть выполнены анализы крови.
Нелеченые инфекции ВПГ пройдут сами по себе, но лекарства могут уменьшить симптомы и сократить продолжительность вспышек. Лекарства от инфекции, вызванной вирусом простого герпеса, нет.
Хотя симптомы герпетической язвы в конечном итоге исчезнут сами по себе, ваш врач может назначить противовирусные препараты, чтобы облегчить симптомы и предотвратить распространение инфекции среди других людей:
- Таблетки ацикловира
- Таблетки валацикловира
- Таблетки фамцикловира
- Мазь ацикловира для местного применения
Эти лекарства обычно принимают в течение 7–14 дней.
При более тяжелом герпетическом поражении может потребоваться пероральный прием таблеток антибиотиков, если участок (а) также инфицирован бактериями.
Хотя рецидивирующий герпетический отек встречается редко, его можно лечить одними и теми же пероральными противовирусными препаратами:
- Таблетки ацикловира
- Таблетки валацикловира
- Таблетки фамцикловира
- Местная мазь ацикловира
Людям, у которых наблюдаются ранние признаки (продромы) перед рецидивирующими инфекциями, может помочь эпизодическое лечение, начав принимать лекарства после появления покалывания и жжения, но до появления волдырей и язвочек.
Очень редко у людей могут быть повторяющиеся вспышки герпетической инфекции, которые являются достаточно частыми или достаточно серьезными, чтобы оправдать супрессивную терапию, при которой лекарства принимаются каждый день для уменьшения частоты и тяжести приступов.
Надежных ссылок
MedlinePlus: травмы и заболевания пальцевMedlinePlus: Herpes Simplex
Клиническая информация и дифференциальная диагностика герпетической язвы
Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1237-1238. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp 1317, 2063, 2068. New York: McGraw-Hill, 2003.
Болезнь кисти, стопы и рта (HFMD): симптомы, лечение и профилактика
Болезнь кисти, стопы и рта (HFMD) – распространенное детское заболевание, вызываемое вирусом. Он легко передается от человека к человеку (заразный), когда кто-то контактирует с биологическими жидкостями инфицированного человека.Это может произойти по:
- Прикосновение к чему-то, от чего чихали, кашляли или пускали слюни на
- Вдыхание воздушных капель зараженного человека во время разговора (менее 3 футов)
- Прикосновение к чему-либо, загрязненному калом (испражнение или кал)
- Касание биологической жидкости из дренирующей язвы
Чаще всего встречается у детей младше 5 лет, но подростки или взрослые также могут заразиться вирусом. Большинство вспышек случаются летом и осенью.Симптомы HFMD обычно проходят без лечения в течение 5-7 дней.
Признаки и симптомы
Ранние симптомы HFMD очень похожи на простуду.
Через день или два после лихорадки вы можете увидеть:
- Небольшие болезненные язвочки на горле и миндалинах
- Сыпь в виде очень маленьких волдырей или красных пятен на ладонях, подошвах ног и в области подгузников. Обычно они не вызывают зуда.
- Нежность или боль при прикосновении к ладоням рук и подошвам стоп
- Плохой аппетит из-за болезненного глотания
После заживления сыпи кожа может шелушиться; но это безвредно.
Лечение
Поскольку HFMD – это вирус, антибиотики не помогут.
Следующее может помочь вашему ребенку чувствовать себя лучше:
- Детям старше 6 месяцев давайте ацетаминофен (Тайленол ® ) или ибупрофен (Адвил ® , Мотрин ® ), чтобы облегчить головную боль, жар и боль в горле. НЕ давайте ибупрофен детям младше 6 месяцев. Прочтите этикетку, чтобы узнать правильную дозу для возраста вашего ребенка.
- Детям младше 6 лет не давайте безрецептурные средства от простуды, не посоветовавшись с врачом.
- Не давайте аспирин или продукты, содержащие аспирин. Аспирин был связан с заболеванием, называемым синдромом Рея, которое может быть фатальным.
- Если вашему ребенку больше года, давайте ему много жидкости, например воды, молока, яблочного сока и фруктового мороженого. Избегайте фруктовых соков с высоким содержанием кислоты, таких как клюквенный, апельсиновый или лимонад. Они могут раздражать язвочки во рту ( Фото 1 ).
- Если вашему ребенку меньше года , продолжайте давать грудное молоко, смесь или и то, и другое.Вы также можете дать Pedialyte ® .
- Предлагайте мягкую пищу, которую легко проглотить, например яблочное пюре, картофельное пюре, овсянку или яйца. Ваш ребенок может не захотеть много есть, если
ему больно глотать.
Для снятия боли в горле:
- Детям старше 1 года давайте теплые жидкости, например куриный бульон или яблочный сок. Или положите 1/2 чайной ложки жидкого антацида, не содержащего аспирин, перед ртом после еды.
- Для детей старше 4 лет используйте леденцы или спреи от горла.Ни один из них не должен содержать бензокаин, который может нанести вред детям. Или полощите рот после еды 1 чайной ложкой жидкого антацида, не содержащего аспирин.
- Для детей старше 6 лет, которые могут полоскать горло, не проглатывая, используйте смесь от 1/4 до 1/2 чайной ложки соли на один стакан теплой воды на 8 унций. При необходимости полощите смесью 2-3 раза в день. Не позволяйте ребенку глотать соленую воду; пусть он это выплюнет.
Когда звонить врачу
Позвоните врачу, если у вашего ребенка:
- Боль в шее или груди
- Гной, дренаж, опухоль или большая область покраснения вокруг любых язв
- Проблемы с глотанием
- Признаки обезвоживания
- Сухость или липкость во рту,
- Тянет “слабое место” у младенца
- Нет слез, запавшие глаза
- Без мокрых подгузников от 4 до 6 часов (младенцы и дети ясельного возраста)
- Очень темная моча, или
- Отсутствие мочеиспускания в течение 6-8 часов (дети старшего возраста)
- Моложе 3 месяцев и ректальная температура 100.4˚ F или выше
- Старше 3 месяцев и у него ректальная или подмышечная (подмышечная) температура выше 102 ° F, которая не купируется лекарствами
- 4 года и старше, температура ротовой полости выше 102 ° F в течение более 3 дней, не снижается при приеме лекарств
- Судороги, чрезмерная усталость, неспособность сосредоточиться, трудности с общением или пробуждение
- Не поправится через несколько дней
Профилактика
Вакцины для предотвращения HFMD не существует.Легче всего вирус распространяется в течение первой недели после болезни. Он может оставаться в организме в течение нескольких недель после того, как ваш ребенок почувствует себя лучше, и по-прежнему будет проблемой для других. Для предотвращения распространения HFMD:
- Научите ребенка не трогать сыпь, не засовывать пальцы или игрушки в рот и не тереть глаза.
- Научите ребенка чихать или кашлять в платок или рукав рубашки.
- Часто мойте руки водой с мылом. Умывайтесь после прикосновения к сыпи, посещения туалета, перед едой, перед едой и после смены подгузника.Кроме того, приучайте ребенка часто мыть руки.
- Дезинфицируйте ванные комнаты, игрушки и другие предметы, к которым прикасается ваш ребенок, с мылом и водой или другим бытовым дезинфицирующим средством. Вирус может жить на этих вещах в течение нескольких дней.
- Не используйте вместе чашки для питья, столовые приборы, салфетки или личные вещи, такие как полотенца и щетки.
- Избегайте обнимать и целовать инфицированного ребенка.
Когда возвращаться в школу или детский сад
Сообщите в детский сад или школу, что у вашего ребенка болезнь рук, ног и рта.Персоналу школы важно знать, чтобы персонал и родители наблюдали за симптомами.
Ваш ребенок должен оставаться дома и не ходить в школу или детский сад, пока у него не спадет температура в течение 24 часов, а язвы во рту и открытые волдыри не заживут.
Болезнь кисти, стопы и рта (PDF)
HH-I -211 01.11, редакция 18.08 Авторские права 2001, Национальная детская больница
Контракт Дюпюитрена | Johns Hopkins Medicine
Что такое контрактура Дюпюитрена?
Контрактура Дюпюитрена (также называемая болезнью Дюпюитрена) – это аномальное утолщение кожи на ладони у основания пальцев.Эта утолщенная область может превратиться в твердую шишку или толстую полосу. Со временем это может привести к сгибанию (сжатию) одного или нескольких пальцев, их вытягиванию в сторону или в сторону ладони.
Чаще всего поражаются безымянный палец и мизинец. Во многих случаях поражаются обе руки. В редких случаях также могут поражаться стопы.
Что вызывает контрактуру Дюпюитрена?
Считается, что контрактура Дюпюитрена передается по наследству. Точная причина неизвестна.
Это может быть связано с курением сигарет, алкоголизмом, диабетом, недостаточностью питания или лекарствами, используемыми для лечения судорог.
Кто подвержен риску контрактуры Дюпюитрена?
Вы можете подвергаться большему риску развития контрактуры Дюпюитрена, если вы:
- Более старые. Заболевание обычно начинается в среднем возрасте.
- Мужчины. Это чаще встречается у мужчин, чем у женщин.
- Имеете скандинавское или североевропейское происхождение. Чаще всего встречается у людей, чьи семьи происходят из этих регионов.
- Имейте семейный анамнез. Заболевание часто встречается в семьях, поэтому оно может передаваться по наследству.
- Примите лекарство от судорог. Это связано с некоторыми лекарствами, используемыми для лечения эпилептических припадков.
- Курить или злоупотреблять алкоголем
- Болеют диабетом
Каковы симптомы контрактуры Дюпюитрена?
Общие симптомы могут включать:
- Неспособность положить руку на стол ладонью вниз (так называемый настольный тест)
- Один или несколько небольших болезненных бугорков (узелков) на ладони.Со временем нежность обычно проходит.
- Узелки могут утолщаться, сокращаться или стягиваться. Это может вызвать появление толстых полос ткани под кожей на ладони.
- Ямки или бороздки на коже, сдавленные сжатым пальцем. Эти области могут сильно болеть и привести к потере кожи, если они не заживают должным образом.
- Пальцы вытянуты вперед
- Ваша рука тоже не может работать
Симптомы контрактуры Дюпюитрена могут быть похожи на другие проблемы со здоровьем.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется контрактура Дюпюитрена?
Ваш провайдер осмотрит вашу руку. Он или она проверит гибкость и чувствительность вашего большого пальца и пальцев. Также можно проверить вашу силу захвата и зажима.
Ваш врач измерит и запишет расположение узелков и повязок на вашей ладони. С помощью специального инструмента он или она измерит, насколько ваши пальцы сгибаются или сжимаются. Также можно измерить диапазон движений пальцев.
Эти измерения будут сравниваться с более поздними измерениями, чтобы увидеть, ухудшится ли болезнь. Их также можно использовать, чтобы узнать, работает ли лечение.
Как лечится контрактура Дюпюитрена?
Ваш лечащий врач составит для вас план обслуживания на основе:
- Ваш возраст, общее состояние здоровья и прошлое здоровье
- Насколько серьезно ваше дело
- Насколько хорошо вы справляетесь с определенными лекарствами, методами лечения или терапии
- Если ожидается ухудшение вашего состояния
- Что бы ты хотел сделать
Нет лекарства от контрактуры Дюпюитрена.Состояние не опасное. Многие люди не получают лечения. Но лечение контрактуры Дюпюитрена может замедлить течение болезни или облегчить симптомы.
Лечение контрактуры Дюпюитрена может включать:
- Хирургия. Это наиболее распространенный метод лечения запущенных случаев. Это можно сделать, когда вы ограниченно пользуетесь рукой. Во время операции по удалению контрактуры Дюпюитрена хирург делает разрез (надрез) на руке и удаляет утолщенную ткань.Это может улучшить подвижность ваших пальцев. У некоторых людей контрактуры возвращаются. Возможно, им снова понадобится операция.
- Стероидный укол (инъекция). Если опухоль болезненна, инъекция стероидов может помочь облегчить боль. В некоторых случаях это может остановить ухудшение вашего состояния. Возможно, вам потребуются повторные инъекции.
- Лучевая терапия. Это лечение не так распространено в США. Рентгеновские лучи низкой энергии направляются на узелки. Лучше всего это работает на ранней стадии болезни.Он может смягчить узелки и предотвратить схватки.
- Фермент для инъекций. Это более новая, менее инвазивная процедура, выполняемая специально обученными хирургами. Ваш врач вводит лекарство в эту область, чтобы обезболить руку. Затем фермент вводится в кусок ткани. В течение нескольких часов фермент разрушается и растворяет жесткие ленты. Это позволяет пальцам выпрямиться, когда хирург защелкивает пуповину, как правило, на следующий день.
- Игольная апоневротомия. Это еще одна более новая, менее инвазивная процедура. В эту область вводят лекарство, чтобы обезболить руку. Хирург разделяет пораженную ткань иглой. Разрез не делается.
Каковы осложнения контрактуры Дюпюитрена?
Со временем у вас могут возникнуть проблемы с использованием руки при выполнении определенных задач. Возможно, вам не удастся схватить большие предметы или выпрямить пальцы.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если ваши симптомы ухудшатся или у вас появятся новые симптомы.
Основные сведения о контрактуре Дюпюитрена
- Контрактура Дюпюитрена – это аномальное утолщение кожи на ладони.
- Кожа может превратиться в твердую шишку. Со временем это может привести к сгибанию (сжатию) или сгибанию одного или нескольких пальцев к ладони.
- Возможно, вы не сможете использовать свою руку для некоторых вещей.
- Во многих случаях поражаются обе руки.
- Лечения нет, но лечение может улучшить симптомы.
Контракт Дюпюитрена: что это? Симптомы, причины и лечение
Наличие шишки на ладони не означает, что требуется лечение или что болезнь будет прогрессировать. Кроме того, не все шишки на ладони принадлежат Дюпюитрену. Поэтому может быть полезно посетить ручного хирурга для обследования. Иногда для оценки новообразования достаточно собрать анамнез и обследовать. В других случаях может быть показана визуализация, такая как рентген, ультразвук или МРТ. Некоторые факторы, которые важны при оценке новообразований, включают их размер, «ощущение» (например, твердость или мягкость), местоположение, наличие боли, движение массы или кожи вокруг новообразования, семейный анамнез и другие медицинские состояния, которые могут присутствовать.В легких случаях, особенно при хорошей функции рук, требуется только наблюдение. Шинирование или растяжение, как правило, не предотвращает ухудшение контрактуры, но это безопасно.
Если контрактуры становятся беспокоящими, существуют нехирургические и хирургические методы лечения. Обычно это обсуждается, когда контрактура не позволяет руке лежать на столе. Ручной хирург (обученный хирург-ортопед, пластический хирург или общий хирург) может обсудить наиболее подходящий метод в зависимости от стадии и характера заболевания и вовлеченных суставов.Целью лечения является улучшение движения и функции пальцев. Полная коррекция пальцев может произойти не всегда. Даже при лечении болезнь полностью не излечима. Узелки и шнуры могут вернуться в то же или в другое место. Перед лечением ручной хирург обсудит реалистичные цели и возможные риски. Важно убедиться, что пациент понимает эту проблему и понимает как краткосрочные, так и долгосрочные ожидания.
Нехирургическое лечениеОдин из вариантов нехирургического лечения контрактуры Дюпюитрена называется игольной фасциотомией (или игольчатой апоневротомией).Это можно смело делать в медицинском кабинете или процедурном кабинете. Пациент обычно полностью бодрствует. В руку и палец вводят обезболивающее. Через несколько минут, когда кожа онемеет, под кожу вводят иглу, чтобы перерезать пуповину в нескольких местах. Затем врач медленно вытягивает руку и пальцы, чтобы порвать пуповину. Это позволяет руке снова стать прямой. Нет ничего необычного в том, что на коже появляются небольшие разрывы, которые заживают в течение нескольких недель. Восстановление займет всего несколько дней.Рукой можно пользоваться столько, сколько комфортно пациенту. Раны необходимо защитить, чтобы снизить риск заражения. Эта процедура не позволяет полностью удалить шнур из-под кожи. Примерно у одной трети пациентов пуповина в конечном итоге возвращается после этой процедуры.
Другой вариант офисной процедуры – это двухэтапная процедура, включающая инъекцию коллагеназы. Это похоже на игольную фасциотомию. Вместо этого для растворения пуповины используется инъекционный препарат коллагеназа. Врач введет пуповину при первом посещении с лекарством.Многие пациенты будут испытывать отек, синяк на руке и боль после инъекции. Чтобы уменьшить эти симптомы, руку часто заворачивают в объемную повязку. Пациенту также предлагается поднять руку и ограничить использование. Иногда рекомендуются пероральные препараты, такие как парацетамол, нестероидное противовоспалительное средство. Второй визит обычно происходит через один или несколько дней. Во время этого посещения рука и пальцы будут снова введены. На этот раз для облегчения введено обезболивающее.Через несколько минут врач медленно вытянет и выпрямит суставы пальцев, чтобы порвать пуповину. У некоторых пациентов могут появиться небольшие разрывы на коже. Как и при игольной фасциотомии, выздоровление занимает от нескольких дней до нескольких недель. Рукой можно пользоваться почти сразу после того, как спадет отек и исчезнет действие обезболивающего лекарства. При этом пуповина не удаляется полностью из-под кожи, и у одной трети пациентов пуповина возвращается. Поговорите со своим врачом о вашем праве на получение этой инъекции.
Шинирование и терапия могут использоваться, чтобы держать руку и пальцы прямо после завершения лечения. Основная причина пройти курс лечения – повысить способность выпрямлять палец. Однако также очень важно поработать над своей способностью сжимать кулак во время восстановления.
Хирургическое лечениеСуществует несколько хирургических методов лечения контрактуры Дюпюитрена. Болезненные узелки можно лечить, открыв кожу и осторожно удалив их.Есть две процедуры для лечения пуповины. Один из них называется фасциотомией, когда тугие связки разрезаются, но не удаляются. Это менее инвазивно, так как используются только небольшие разрезы. Поскольку не вся ткань удалена, вероятность возврата контрактуры выше. Другой тип хирургии включает как разрезание пуповины, так и удаление как можно большего количества узелков, пуповин и даже пораженной кожи на руке. Это называется фасциэктомией. Это часто имеет более длинные раны с более обширным рассечением.
Будет создан хирургический план для каждого пациента. Операция может выполняться во сне или бодрствовании пациента с использованием различных методов анестезии. Это амбулаторное или дневное хирургическое вмешательство. Это означает, что вы отправитесь домой в тот же день. Кожа обычно закрывается швами, но иногда участки кожи оставляют открытыми, чтобы предотвратить повторение узелков. Из-за пореза поверхности кровь на повязках является нормальным явлением при первых нескольких сменах повязок.Кисть и пальцы обычно значительно улучшаются в своей способности выпрямляться. Однако это улучшение не может сохраняться вечно.
После операции шинирование и лечение рук (физиотерапия или трудотерапия) часто очень полезны для улучшения функции пораженного пальца. Хотя хирургическое лечение может быть более эффективным, восстановление длится дольше. Время восстановления после операции фасциэктомии обычно составляет около 6 недель. В это время можно использовать руку. Пациентам полезно выделять время несколько раз в день для выполнения упражнений, использования шины или посещения сеансов терапии.Ожидание нескольких недель или месяцев после операции до начала терапии может привести к ригидности. Чем больше пациент будет делать вскоре после операции, тем успешнее будет конечный результат.
© 2021 Американское общество хирургии кисти
Этот контент написан, отредактирован и обновлен вручную хирургами-членами Американского общества хирургии кисти. Найдите ближайшего к вам хирурга.
Болезни рук, ящура и рта – болезни и состояния
Болезнь рук, ягодиц и рта – распространенная инфекция, вызывающая язвы во рту и пятна на руках и ногах.
Чаще всего встречается у детей младшего возраста, особенно у детей младше 10 лет, но также может поражать детей старшего возраста и взрослых.
Заболевание рук, ягодиц и рта может быть неприятным, но обычно проходит само в течение 7–10 дней. Обычно вы можете позаботиться о себе или своем ребенке дома.
Инфекция не связана с ящуром, поражающим крупный рогатый скот, овец и свиней.
На этой странице:
Симптомы
Что делать, если он есть у вас или вашего ребенка
Когда обращаться за медицинской помощью
Как распространяется
Профилактика
Симптомы болезней рук, ящура и рта
Симптомы болезни рук, ящура и рта обычно развиваются через 3-5 дней после контакта с инфекцией.
Первые симптомы могут включать:
- высокая температура (лихорадка), обычно около 38-39 ° C (100,4-102,2F)
- общее недомогание
- потеря аппетита
- кашляет
- Боль в животе
- боль в горле и во рту
Язвы во рту
Через один-два дня на языке и во рту появляются красные пятна.
Они быстро развиваются в более крупные желто-серые язвы во рту с красными краями.
Язвы могут быть болезненными и затруднять прием пищи, питье и глотание. Они должны пройти в течение недели.
Пятнистая сыпь и волдыри
Вскоре после появления язв во рту вы, вероятно, заметите сыпь, состоящую из небольших выступающих красных пятен на коже.
Обычно они развиваются на пальцах, тыльной стороне или ладонях рук, подошвах стоп, а иногда и на ягодицах и паху.
Пятна могут затем превратиться в маленькие волдыри с серым центром.
Пятна и волдыри иногда могут вызывать зуд или дискомфорт и обычно сохраняются до 10 дней.
Что делать, если у вас или вашего ребенка болезнь рук, ягодиц и рта
Если у вас болезнь рук, ящура и рта, лучше всего оставаться дома, пока вы не почувствуете себя лучше. От него нет лекарства, поэтому вы должны позволить ему идти своим чередом.
Чтобы облегчить симптомы у вас или вашего ребенка:
- пейте много жидкости, чтобы избежать обезвоживания – идеально подходят вода или молоко; может помочь кормить ребенка из бутылочки меньшего размера, но чаще, или кормить его грудным молоком
- ешьте мягкую пищу, такую как картофельное пюре, йогурт и супы, если есть и глотание неудобно – избегайте горячих, кислых или острых продуктов и напитков
- принимать безрецептурные обезболивающие, такие как парацетамол или ибупрофен, чтобы облегчить боль в горле и жар – аспирин нельзя давать детям младше 16 лет; парацетамол лучше всего подходит, если вы беременны
- попробуйте полоскать горло теплой соленой водой, чтобы уменьшить дискомфорт от язв во рту – важно не глотать смесь, поэтому детям младшего возраста это не рекомендуется.
- в качестве альтернативы используйте гели для рта, ополаскиватели или спреи для язв во рту – их можно приобрести в аптеках, но обычно не рекомендуется, а некоторые не подходят для маленьких детей; посоветуйтесь с фармацевтом и убедитесь, что вы сначала прочитали инструкцию
Держите ребенка подальше от детского сада или школы, пока он не почувствует себя лучше.Взрослым с этим заболеванием следует избегать работы, пока они не почувствуют себя лучше.
Дополнительную информацию о предотвращении распространения инфекции см. Ниже в разделе «Профилактика заболеваний рук, ящура и рта».
Когда обращаться за медицинской помощью
Обычно вам не требуется медицинская помощь, если вы считаете, что у вас или у вашего ребенка болезнь рук, ягодиц и рта. Инфекция обычно проходит через 7-10 дней, и ваш врач мало что может сделать.
Антибиотики не помогут, так как болезнь рук, ящура вызывается вирусом.
Если вы не уверены, есть ли у вас или у вашего ребенка заболевание рук, ящура и рта, вы можете позвонить в службу NHS 24 111 или своему терапевту за советом.
Вам также следует получить медицинскую консультацию, если:
- Ваш ребенок не может или не хочет пить жидкость
- у вашего ребенка есть признаки обезвоживания, такие как невосприимчивость, выделение небольшого количества мочи или ее полное отсутствие или холодные руки и ноги
- у вашего ребенка появляются припадки (припадки), спутанность сознания, слабость или потеря сознания
- Вашему ребенку меньше трех месяцев и его температура 38C (101F) или выше, или ему от трех до шести месяцев и температура 39C (102F) или выше
- кожа становится очень болезненной, красной, опухшей и горячей, или появляются гнойные выделения
- симптомы ухудшаются или не улучшаются через 7-10 дней
Посоветуйтесь со своим терапевтом, если вы беременны и заразились в течение нескольких недель до установленного срока.Инфекция во время беременности обычно не вызывает беспокойства, но есть небольшая вероятность, что она может вызвать заболевание вашего ребенка, если вы заразились незадолго до родов.
Подробнее о рисках заболеваний рук, ящура и рта во время беременности
Как распространяется болезнь рук, ящура и рта
Человек с болезнью рук, ящура и рта наиболее заразен с момента появления симптомов до улучшения самочувствия.
Инфекция может передаваться от близкого человека к человеку и при контакте с загрязненными поверхностями.Вирус находится в:
- капельки при кашле и чихании инфицированного человека – вы можете заразиться, если нанесете их на руки, а затем коснетесь своего рта, или если вы вдохнете капельки
- испражнения инфицированного человека – если инфицированный человек неправильно моет руки после посещения туалета, он может заразить пищу или поверхности
- Слюна инфицированного человека или жидкость из его волдырей – вы можете заразиться, если попадете в рот
Заражение вызывается различными вирусами, поэтому заражение возможно более одного раза.У большинства людей с возрастом вырабатывается иммунитет к этим вирусам.
Профилактика болезней рук, ящура и рта
Не всегда можно избежать заражения рук, ящура и рта, но следование приведенным ниже советам может помочь остановить распространение инфекции.
- Не ходите на работу, в школу или детский сад, пока вы или ваш ребенок не почувствуете себя лучше – обычно нет необходимости ждать, пока последний волдырь не заживет, если в остальном вы здоровы.
- Используйте салфетки, чтобы прикрыть рот и нос, когда вы кашляете или чихаете, и как можно скорее убирайте использованные салфетки в мусорное ведро.
- Часто мойте руки водой с мылом, особенно после посещения туалета, кашля, чихания или использования подгузников, а также перед приготовлением пищи.
- Избегайте совместного использования чашек, посуды, полотенец и одежды с инфицированными людьми.
- Продезинфицируйте любые поверхности или предметы, которые могут быть загрязнены – лучше всего использовать бытовые чистящие средства на основе отбеливателя.
- Постирайте постельное белье или одежду, которые могли быть загрязнены, отдельно горячей стиркой.
Проблемы с пальцами, кистями и запястьями без травм | Детская больница CS Mott
У вас проблемы с пальцами, кистями или запястьями?
Сюда входят такие симптомы, как боль, онемение и затрудненное движение пальцев, рук или запястий.
Да
Проблема с пальцем, кистью или запястьем
Нет
Проблема с пальцем, кистью или запястьем
Сколько вам лет?
Менее 5 лет
Менее 5 лет
5 лет и старше
5 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Повредили ли вы палец, руку или запястье за последний месяц?
Да
Травма пальца, кисти или запястья за последний месяц
Нет
Травма пальца, кисти или запястья за последний месяц
Были ли у вас операции на пальце, руке или запястье за последний месяц?
Если причиной проблемы являются гипсовая повязка, шина или скоба, следуйте полученным инструкциям по их ослаблению.
Да
Операция на пальцах, руке или запястье за последний месяц
Нет
Операция на пальцах, руке или запястье за последний месяц
Считаете ли вы, что у кого-то из ваших пальцев могло быть обморожение?
Да
Воздействие холода
Нет
Воздействие холода
Повлияла ли внезапная сильная слабость или сильное онемение на всю руку или всю руку?
Слабость – это невозможность нормально пользоваться рукой, как бы вы ни старались.Боль или припухлость могут затруднить движение, но это не то же самое, что слабость.
Да
Сильное или внезапное онемение или слабость во всей руке
Нет
Сильное или внезапное онемение или слабость во всей руке или кисти
Когда это началось?
Подумайте, когда вы впервые заметили слабость или онемение или когда вы впервые заметили серьезное изменение симптомов.
Менее 4 часов назад
Онемение или слабость началось менее 4 часов назад
От 4 часов до 2 дней (48 часов) назад
Онемение или слабость началось с 4 до менее 48 часов назад
От 2 дней до 2 недель назад
Онемение или слабость началось от 2 дней до 2 недель назад
Более 2 недель назад
Онемение или слабость началось более 2 недель назад
Есть ли у вас все еще слабость или онемение?
Слабость или онемение, которые не проходят, могут быть более серьезными.
Да
Онемение или слабость теперь присутствует
Нет
Онемение или слабость теперь присутствует
Есть слабость или онемение:
Стало хуже?
Онемение или слабость ухудшаются
Остались примерно такими же (не лучше и не хуже)?
Онемение или слабость без изменений
Стало лучше?
Онемение или слабость улучшаются
Ваша рука синяя, очень бледная или холодная и отличается от другой руки?Если рука или рука в гипсе, шине или бандаже, следуйте полученным инструкциям по их ослаблению.
Да
Рука синяя, очень бледная или холодная и отличается от другой руки
Нет
Рука синяя, очень бледная или холодная и отличается от другой руки
Есть ли боль в пальцах, руке, руке? или запястье?
Да
Боль в пальцах, руке или запястье
Нет
Боль в пальцах, руке или запястье
Боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Есть ли у вас боль в пальцах, руке или запястье?
Да
Боль в пальце, руке или запястье
Нет
Боль в пальце, руке или запястье
Насколько сильна боль по шкале от 0 до 10, если 0 – это отсутствие боли, а 10 – самая сильная боль. может себе представить?от 8 до 10: сильная боль
сильная боль
от 5 до 7: умеренная боль
умеренная боль
от 1 до 4: легкая боль
легкая боль
Как долго длилась боль?
Менее 2 полных дней (48 часов)
Боль менее 2 дней
От 2 дней до 2 недель
Боль от 2 дней до 2 недель
Более 2 недель
Боль более 2 недель
Имеет боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Как вы думаете, причиной лихорадки является проблема?
Некоторые проблемы с костями и суставами могут вызывать жар.
Есть ли красные полосы, отходящие от пораженного участка, или вытекающий из него гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или любое хирургическое оборудование в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Были ли у вас проблемы с перемещением пальцев? рука или запястье более 2 дней?
Да
Затруднение при движении руки более 2 дней
Нет
Затруднение при перемещении руки более 2 дней
Отек длился более 2 дней?
Да
Отек более 2 дней
Нет
Отек более 2 дней
Были ли у вас проблемы с пальцами, кистями или запястьями более 2 недель?
Да
Симптомы более 2 недель
Нет
Симптомы более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делайте что-нибудь еще, кроме сосредоточения на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Слабая боль (от 1 до 4) : вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Когда область становится на синей, очень бледной или холодной на , это может означать, что произошло внезапное изменение кровоснабжения этой области.Это может быть серьезно.
Есть и другие причины изменения цвета и температуры. Синяки часто выглядят синими. Конечность может стать синей или бледной, если вы оставите ее в одном положении слишком долго, но ее нормальный цвет вернется после того, как вы переместите ее. То, что вы ищете, – это изменение внешнего вида области (она становится синей или бледной) и ощущения (она становится холодной на ощупь), и это изменение никуда не денется.
Боль у детей младше 3 лет
Трудно сказать, насколько сильно болит ребенок.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может спать, не может чувствовать себя комфортно и постоянно плачет, что бы вы ни делали. Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетлив, много цепляется за вас и, возможно, плохо спит, но реагирует, когда вы пытаетесь его или ее утешить.
- Легкая боль (от 1 до 4) : ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Боль у детей 3 лет и старше
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может терпеть ее более нескольких часов, не может спать и может Я ничего не делаю, кроме как сосредоточиться на боли. Никто не может терпеть сильную боль дольше нескольких часов.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить нормальную деятельность и сон ребенка, но ребенок может терпеть ее часами или днями.
- Слабая боль (от 1 до 4) : ребенок замечает боль и может жаловаться на нее, но ее недостаточно, чтобы нарушить его или ее сон или деятельность.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры у взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
- Вы находитесь в зоне с интенсивным движением транспорта или другими проблемами, которые могут замедлить работу.
Записаться на прием
Судя по вашим ответам, проблема может не исчезнуть без медицинской помощи.


 п.?
п.? Он может проявиться «синдромом тугих перчаток»: по утрам сложно размять кисти, вернув им подвижность. Особенностью этой болезни является одновременное поражение обеих рук. Нередки в практике ортопедов случаи артрозов и поражений сухожилий, возникающих у музыкантов и представителей профессий, связанных с мелкой моторикой (граверов, ювелиров и т.д.), а также у тех, кто ежедневно и подолгу работает с клавиатурой.
Он может проявиться «синдромом тугих перчаток»: по утрам сложно размять кисти, вернув им подвижность. Особенностью этой болезни является одновременное поражение обеих рук. Нередки в практике ортопедов случаи артрозов и поражений сухожилий, возникающих у музыкантов и представителей профессий, связанных с мелкой моторикой (граверов, ювелиров и т.д.), а также у тех, кто ежедневно и подолгу работает с клавиатурой.
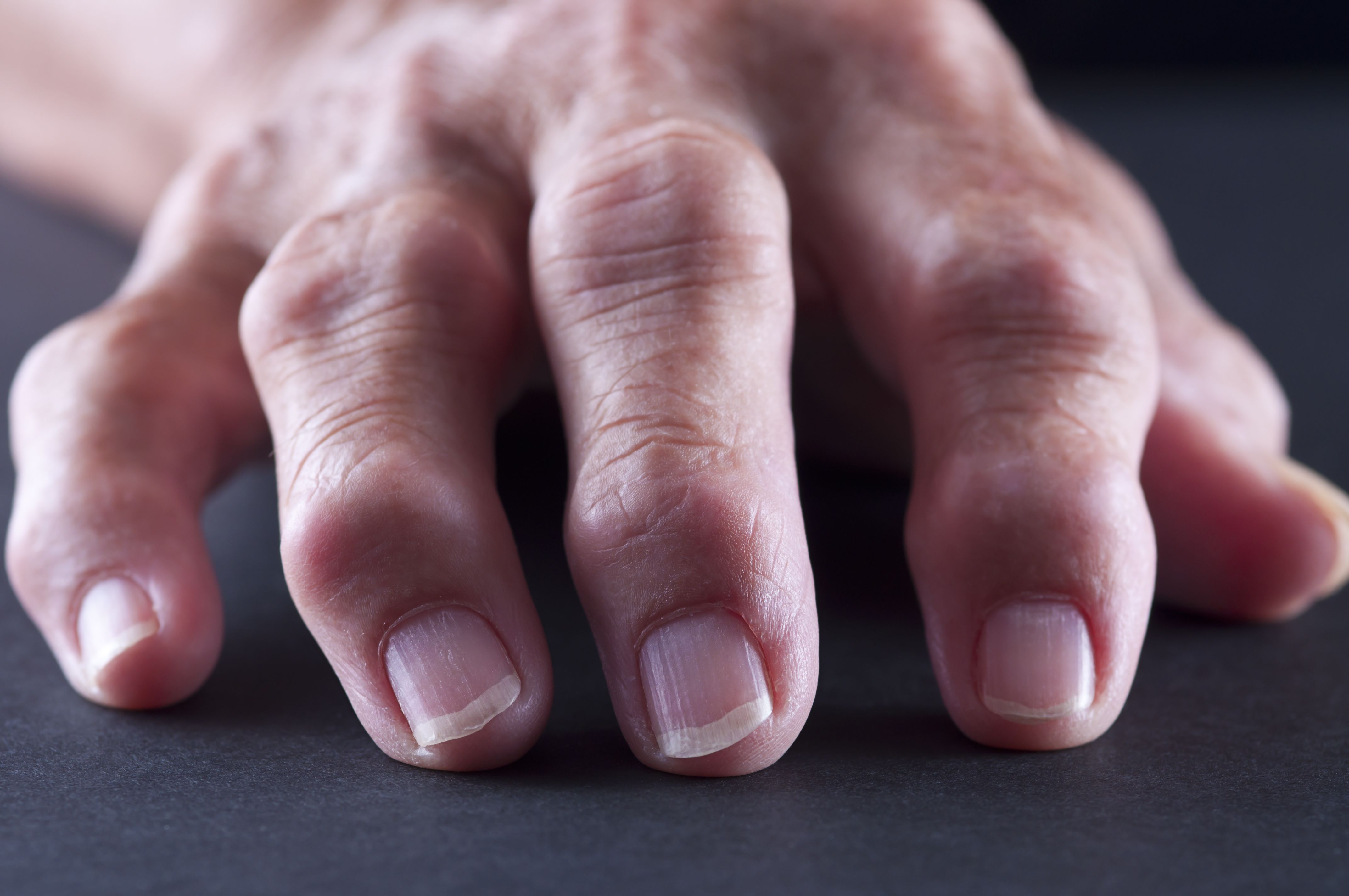 Острая боль в суставах начинается и заканчивается быстро, но может перемещаться по всему телу, что ограничивает диапазон комфортных движений. Пульс больного становится плавающим, а язык покрывается тонким белым налетом.
Острая боль в суставах начинается и заканчивается быстро, но может перемещаться по всему телу, что ограничивает диапазон комфортных движений. Пульс больного становится плавающим, а язык покрывается тонким белым налетом.
 Пульс становится неровным, язык темнеет и покрывается тонким налетом.
Пульс становится неровным, язык темнеет и покрывается тонким налетом.



 Она вызывает постоянную тянущую боль и онемение из-за защемления нервов. В случае отсутствия лечения, на её месте начнёт формироваться грыжа.
Она вызывает постоянную тянущую боль и онемение из-за защемления нервов. В случае отсутствия лечения, на её месте начнёт формироваться грыжа.
 Боль концентрируется в нижней части лопаток и пояснице, сопровождается тошнотой, болезненностью при мочеиспускании и слабо повышенной температурой;
Боль концентрируется в нижней части лопаток и пояснице, сопровождается тошнотой, болезненностью при мочеиспускании и слабо повышенной температурой; У них можно узнать, какие обследования вам могут пригодиться:
У них можно узнать, какие обследования вам могут пригодиться: В нервном напряжении мы часто сутулимся и принимаем неудобные позы. Это также приводит к перенапряжению и усталости спины.
В нервном напряжении мы часто сутулимся и принимаем неудобные позы. Это также приводит к перенапряжению и усталости спины.
 При плечевом неврите – неврологическом состоянии неясной этиологии, сопровождающимся внезапными приступами сильной жгучей боли, капсулите плечевого сустава («замороженное плечо») – поражении капсулы и синовиальной оболочки сустава – боль также отдает в область лопатки. Аваскулярный некроз головки плечевой кости – омертвение костной ткани в результате ограниченного кровоснабжения – сопровождается пульсирующей слабо локализованной болью, которая иррадиирует в локоть и подлопаточную область.
При плечевом неврите – неврологическом состоянии неясной этиологии, сопровождающимся внезапными приступами сильной жгучей боли, капсулите плечевого сустава («замороженное плечо») – поражении капсулы и синовиальной оболочки сустава – боль также отдает в область лопатки. Аваскулярный некроз головки плечевой кости – омертвение костной ткани в результате ограниченного кровоснабжения – сопровождается пульсирующей слабо локализованной болью, которая иррадиирует в локоть и подлопаточную область. Массаж и физиотерапия во многих случаях облегчают состояние, особенно если боль вызвана мышечным напряжением или травмой.
Массаж и физиотерапия во многих случаях облегчают состояние, особенно если боль вызвана мышечным напряжением или травмой. Мануальная терапия. Остеопат.
Мануальная терапия. Остеопат.

 Помимо этих причин, ноющая боль под лопаткой с правой стороны может возникать из-за ушиба или перелома лопатки. Но из-за каких болезней могут возникать такие симптомы?
Помимо этих причин, ноющая боль под лопаткой с правой стороны может возникать из-за ушиба или перелома лопатки. Но из-за каких болезней могут возникать такие симптомы?
 Бывают случаи, когда боль сопровождается тошнотой и рвотой. При воспалении поджелудочной железы боль отдает в обе лопатки.
Бывают случаи, когда боль сопровождается тошнотой и рвотой. При воспалении поджелудочной железы боль отдает в обе лопатки.

 Динамические постоянные нагрузки, так же как и статическое напряжение могут создать состояние, при котором боль под лопаткой становится постоянной, обостряющейся при воздействии холода, сквозняка.
Динамические постоянные нагрузки, так же как и статическое напряжение могут создать состояние, при котором боль под лопаткой становится постоянной, обостряющейся при воздействии холода, сквозняка. Болевой симптом может быть как интенсивный, так и ноющий, неопределенный по характеру. Основным дифференциальным признаком вегетативных болей является отсутствие эффекта после приема кардиопрепаратов – они не снимают ни боль, ни чувство давления. Как правило, при вегето-сосудистом приступе помогают релаксанты, седативные средства.
Болевой симптом может быть как интенсивный, так и ноющий, неопределенный по характеру. Основным дифференциальным признаком вегетативных болей является отсутствие эффекта после приема кардиопрепаратов – они не снимают ни боль, ни чувство давления. Как правило, при вегето-сосудистом приступе помогают релаксанты, седативные средства. Болевое ощущение разливается вдоль межреберных мышц, промежутков и усиливается при глубоком дыхании, кашле, чихании, при длительной физической нагрузке, ходьбе. В клиническом смысле межреберный синдром проявляется пальпации иннервирующего участка, что нехарактерно для кардиологических патологий, остеохондроза. Из-за постоянного мышечного напряжения боль может распространяется ниже – в поясницу, но чаще всего проявляется колющими ощущениями, жжением под лопаткой.
Болевое ощущение разливается вдоль межреберных мышц, промежутков и усиливается при глубоком дыхании, кашле, чихании, при длительной физической нагрузке, ходьбе. В клиническом смысле межреберный синдром проявляется пальпации иннервирующего участка, что нехарактерно для кардиологических патологий, остеохондроза. Из-за постоянного мышечного напряжения боль может распространяется ниже – в поясницу, но чаще всего проявляется колющими ощущениями, жжением под лопаткой.
 Обострение воспалительного процесса нередко вызывает клиническую картину «острого живота».
Обострение воспалительного процесса нередко вызывает клиническую картину «острого живота». Основным характерным признаком грыжи могут стать напряжение мышц между лопатками и видимое искривление позвоночного столба. Диагноз подтверждается с помощью рентгенологических обследований, МРТ.
Основным характерным признаком грыжи могут стать напряжение мышц между лопатками и видимое искривление позвоночного столба. Диагноз подтверждается с помощью рентгенологических обследований, МРТ. Болевой симптом связан с движениями, физической нагрузкой, сменой позы, наклонами.
Болевой симптом связан с движениями, физической нагрузкой, сменой позы, наклонами.

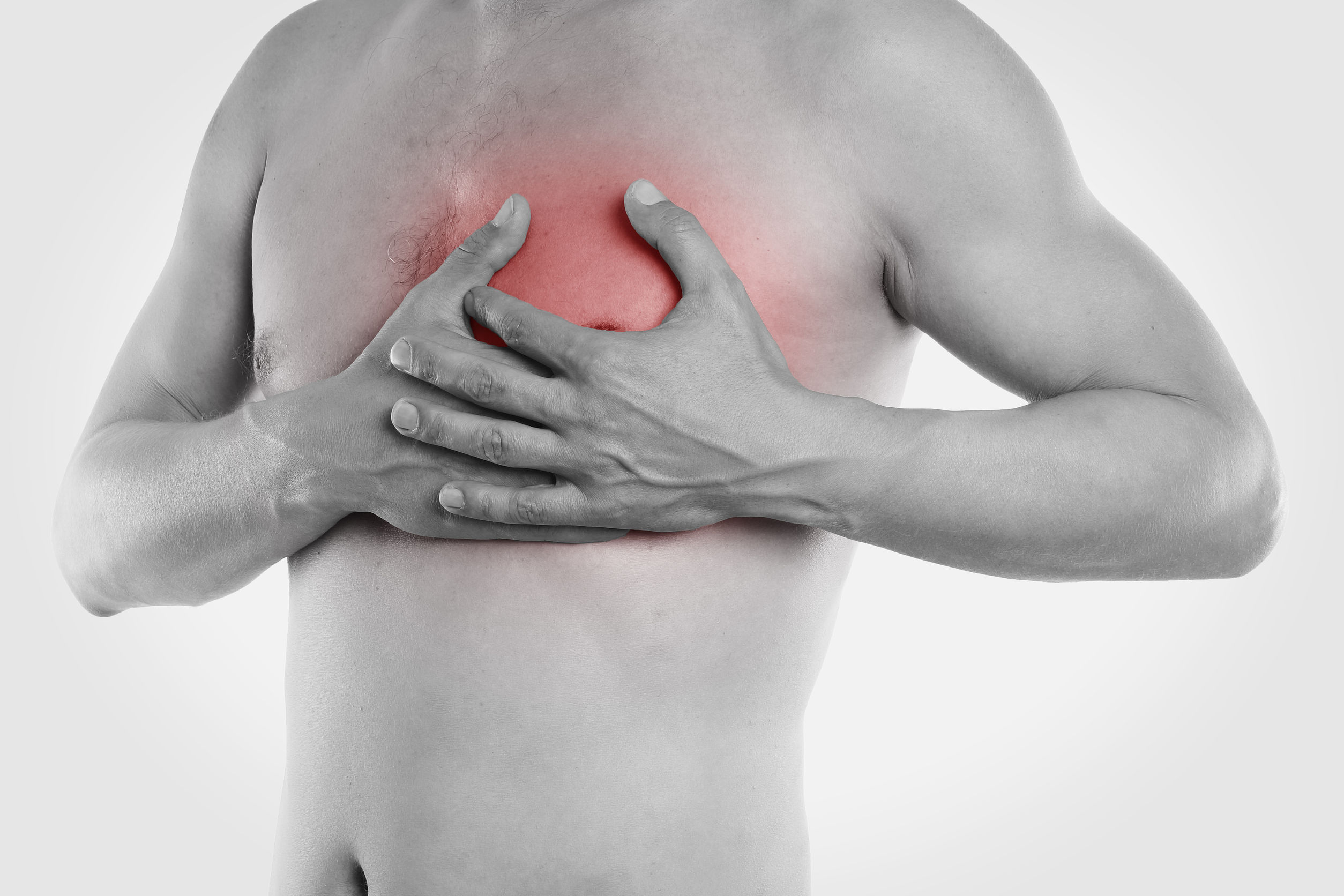 пульса.
пульса.

 Кроме интенсивного болевого ощущения, для пациента характерны – поза с прижатыми к животу коленями, холодный пот, цианоз, падение артериального давления, пульса.
Кроме интенсивного болевого ощущения, для пациента характерны – поза с прижатыми к животу коленями, холодный пот, цианоз, падение артериального давления, пульса. Это хронические мышечные боли, связанные с раздражением определенных триггерных точек.
Это хронические мышечные боли, связанные с раздражением определенных триггерных точек. Боль отдает под лопатку чаще всего из пораженного воспалением органа и может быть спровоцирована такими причинами:
Боль отдает под лопатку чаще всего из пораженного воспалением органа и может быть спровоцирована такими причинами:
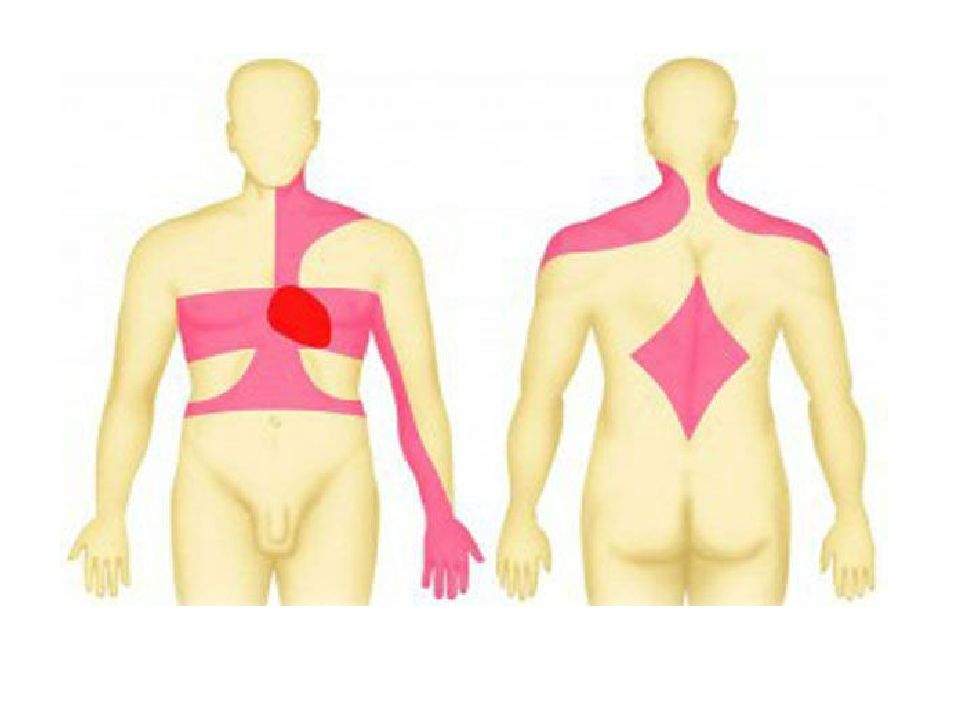

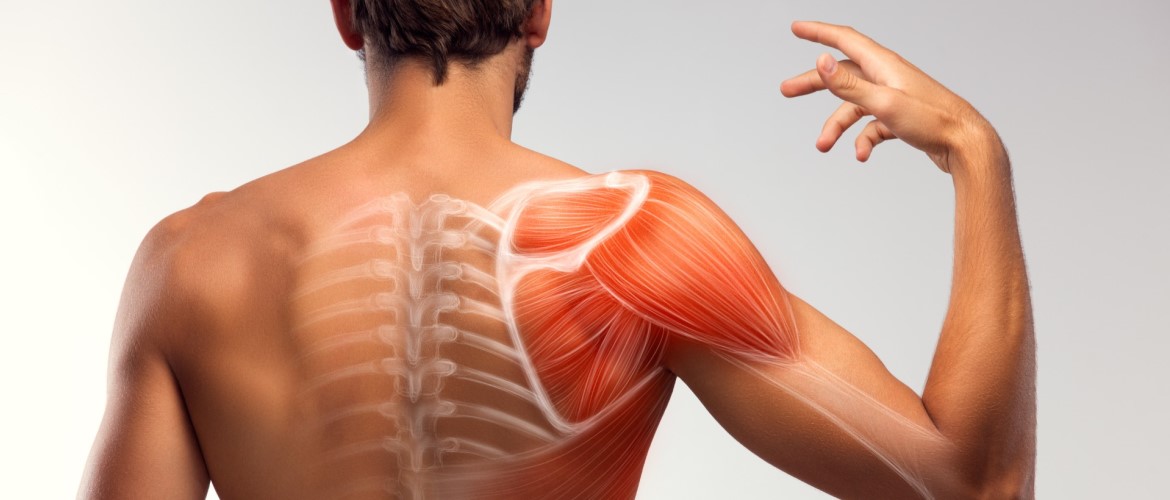 В клиническом смысле, ноющая боль под лопаткой не является специфическим признаком конкретного заболевания, поэтому дифференциация боли должна проводиться методом исключения угрожающих состояний. Нередко ноющий характер боли в области лопаток может служить первым сигналом приступа стенокардии покоя, также таким симптомом может проявляться инфаркт миокарда, которые не всегда имеет четко выраженную клиническую картину. Однако, основными факторами, которые провоцируют ноющую боль, считаются остеохондроз, сколиоз, кифоз и другие дегенеративные, дистрофические патологии позвоночника.
В клиническом смысле, ноющая боль под лопаткой не является специфическим признаком конкретного заболевания, поэтому дифференциация боли должна проводиться методом исключения угрожающих состояний. Нередко ноющий характер боли в области лопаток может служить первым сигналом приступа стенокардии покоя, также таким симптомом может проявляться инфаркт миокарда, которые не всегда имеет четко выраженную клиническую картину. Однако, основными факторами, которые провоцируют ноющую боль, считаются остеохондроз, сколиоз, кифоз и другие дегенеративные, дистрофические патологии позвоночника.
 Сильная боль под лопаткой может быть спровоцирована такими заболеваниями:
Сильная боль под лопаткой может быть спровоцирована такими заболеваниями:
 Если перфорация прогрессирует быстро, боль усиливается буквально с каждой минутой, общая клиническая картина язвы типична – острая боль с иррадиацией, возможна рвота, холодный пот, синюшность лица, характерная позы – поджатые колени к груди.
Если перфорация прогрессирует быстро, боль усиливается буквально с каждой минутой, общая клиническая картина язвы типична – острая боль с иррадиацией, возможна рвота, холодный пот, синюшность лица, характерная позы – поджатые колени к груди.