Ноги холодные и потеют: «Почему ноги холодные и потеют?» – Яндекс.Кью
внешние факторы и патологические проблемы
Многие люди жалуются, что мерзнут ступни ног не только в холодное время года. Тревожным симптомом считается, если это еще и происходит на фоне повышенной потливости. Само по себе чрезмерное потоотделение является причиной отвратительного запаха и доставляет сильный дискомфорт. Поэтому важно определить, почему холодные ноги еще и потеют. Не стоит относиться к таким симптомам легкомысленно.

Внешние причины
Если ноги холодные и потеют, то первое, что нужно сделать, это установить истинную причину такого дискомфорта. На потливость ног могут влиять внешние факторы. В некоторых случаях проблема может заключаться в серьезных патологиях, влияющих на процесс потоотделения.
Мокрые и холодные ноги обычно бывают при следующих обстоятельствах:
- Неподходящая обувь. Некачественные туфли из искусственного материала часто приводят к тому, что ступни влажные. Узкая обувь способствует нарушению кровообращения и деформации стоп. В результате из-за постоянного неудобства при ходьбе у человека холодные потные ноги, от чего он сильно страдает.
- Физические нагрузки. При большой нагрузке на ноги мышцы и стопы реагируют чрезмерной потливостью. При резких перепадах температуры может проявляться холодный пот на ногах. Такое часто бывает у спортсменов или людей, проводящих весь день на ногах.
- Синтетические вещи. Постоянное ношение носков или колготок низкого качества из искусственных материалов приводит к тому, что ступни постоянно преют. Синтетика не дает поту испаряться, в результате чего происходит размножение патологических микроорганизмов. Кроме всего прочего появляется неприятный запах, и часто начинаются грибковые заболевания.
Пот в большом количестве всегда раздражающе воздействует на кожу ног. При разложении бактерий появляется покраснение и резкий запах. Если убрать внешние раздражители, неприятные симптомы пройдут.
Патологические причины
Если есть беспокойство по поводу того, что конечности постоянно мерзнут и потеют, необходимо выяснить причину такого состояния. Такие тревожные симптомы могут быть показателем одного из серьезных заболеваний.
Если ноги потеют не от холода, то причиной могут быть следующие патологии:
- остеохондроз;
- вегетососудистая дистония;
- плохое кровообращение;
- железодефицитная анемия;
- стрессы;
- заболевания щитовидной железы;
- атеросклероз;
- нарушения в работе почек;
- сахарный диабет;
- анорексия.
Если после посещения врача, сдачи всех анализов и прохождения диагностического обследования не было обнаружено никаких патологий, то, как потливость, так и холодные ноги – это индивидуальная особенность организма. Чаще всего такая симптоматика встречается у женщин, потому что их терморегуляция работает значительно слабее, чем у мужчин. Это связано с тем, что они обладают меньшей мышечной массой, отвечающей за нормализацию температурного режима и предохраняющей от охлаждения конечностей.
Эмоциональность также играет важную роль в этом процессе. Стрессы с последующим всплеском негативных эмоций провоцируют спазмы сосудов, что приводит к нарушению нормального кровообращения в конечностях. В результате ноги потеют холодным потом. После того как человек успокоится, дискомфорт также проходит.
Патология №1: остеохондроз
Заболевание достаточно распространенное, поэтому многие знакомы с его симптомами. Типичными признаками остеохондроза являются боли в спине, частые головокружения, неприятное онемение верхних и нижних конечностей, частые приступы мигрени, холодные и потные руки и ноги. Причины возникновения заболевания:
- низкая физическая активность;
- генетическая предрасположенность;
- последствия травмы;
- частое ношение тяжестей;
- сколиоз;
- деформация стоп;
- лишний вес;
- ношения неудобной обуви.
Для решения проблемы пациенту следует пройти диагностическое обследование и проконсультироваться у невролога. В сложных случаях при необходимости врач назначает МРТ. На основании результатов диагностики пациенту назначают лечебную физкультуру и различные физиотерапевтические процедуры.
Патология №2: вегетососудистая дистония
Постоянный холодный пот на руках и ногах – это повод заподозрить вегетососудистую дистонию. Наряду с этим симптомом пациенты с таким заболеванием часто жалуются на нехватку воздуха, а иногда и приступ удушья. Типичными признаками патологии являются:
- бессонница;
- быстрая смена настроения;
- вспыльчивость и раздражительность;
- скачки артериального давления;
- общая усталость;
- чувство волнения без какой-либо причины.
Толчком к ухудшению общего состояния и возникновению вегетососудистой дистонии могут стать:
- сбои в гормональной системе;
- перестройка организма во время климакса;
- изменения во время беременности;
- психологические стрессы;
- отсутствие спорта в жизни;
- постоянное переутомление;
- серьезные черепно-мозговые травмы.
При появлении таких симптомов следует обращаться к неврологу. При необходимости он назначит дополнительное обследование и необходимые анализы, чтобы установить причину холодных потных ног.
Кроме назначения медикаментозных средств врач поможет скорректировать образ жизни пациента. Для стабилизации состояния пациента рекомендуется принимать успокоительные средства на растительной основе. Назначаются препараты, в составе которых есть следующие компоненты:
- пустырник;
- мята;
- валериана;
- мелиса;
- боярышник.

В более серьезных случаях назначаются лекарства, специально предназначенные не только для купирования неприятных ощущений, но и для лечения вегетососудистой дистонии.
Патология №3: плохое кровообращение
При такой патологии у человека часто мокрые и холодные руки и ноги. Факторов, влияющих на ухудшение кровотока, несколько:
- нарушения сердечно-сосудистой системы;
- варикозное расширение вен;
- сидячий образ жизни и отсутствие физической активности;
- повышенный уровень холестерина, в результате чего образовываются бляшки, сужающие и забивающие просвет сосудов;
- курение;
- частое пребывание в неудобной позе, из-за чего пережимаются сосуды.
Рекомендуется обратиться к терапевту. Врач поможет выяснить, почему ноги всегда холодные и мокрые. После того как будет выяснена причина нарушения кровообращения, будет назначен терапевтический курс и даны необходимые рекомендации по профилактике.
Патология №4: железодефицитная анемия
Такой симптом как потные и холодные ноги часто возникает у пациентов со сниженным количеством гемоглобина в крови. Причиной патологии является недостаток железа в организме. Выраженность неприятного признака зависит от степени тяжести заболевания. Пациенту с подозрением на железодефицитную анемию следует сдать клинический анализ крови. Для этого необходимо записаться на консультацию к терапевту.
У взрослого человека показатели уровня концентрации гемоглобина должны быть следующими:
- легкая степень – 90-110 грамм на 1 литр крови;
- средняя степень – 70-90 г/л;
- тяжелая степень – ниже 70 г/л.
При низком показателе необходимо забить тревогу, так как результат такого анализа представляет опасность не только для здоровья пациента, но и для его жизни.
При легкой степени этой патологии особых клинических проявлений нет. У пациента только диагностируют холодные конечности. В такой ситуации многие не обращаются к врачу, чтобы выяснить, почему руки и ноги холодные и потеют. Средняя степень железодефицитной анемии характеризуется следующими симптомами:
- слабость;
- бледность слизистых оболочек век;
- быстрая утомляемость.
Тяжелая степень анемии резко обостряет чувствительность больного к холоду. Человек страдает от озноба даже в теплом помещении, у него в прямом смысле слова потеют ноги холодным потом. Кроме этого симптома дополнительно диагностируются следующие признаки:
- головные боли;
- тахикардия;
- отсутствие аппетита;
- одышка при малейшей нагрузке;
- частые головокружения;
- шум в ушах.
Нормализация ситуации возможна только при выполнении всех назначений и рекомендаций врача. Обращаться следует к гематологу. Специалист поможет при симптоме холодных и потных ног выяснить причины такого состояния. Это может быть вызвано:
- травмой;
- жесткой диетой;
- операцией;
- обильной менструацией.
В таком случае у пациента будет временное отклонение от нормы, и при правильном подходе и профилактических мерах больной быстро восстановится. Обычно врач рекомендует:
- скорректировать рацион питания;
- принимать препараты для повышения уровня гемоглобина;
- переливание крови или ее компонентов.

Комплексное лечение потребуется, если у человека будет диагностировано системное заболевание крови.
Патология №5: стресс
Постоянное пребывание в стрессовых ситуациях негативно сказывается на здоровье человека. Организм реагирует на излишнее волнение выбросом адреналина в кровь. При этом происходит резкое сужение кровеносных сосудов на периферии. Это означает, что кровообращение ухудшается именно в верхних и нижних конечностях.
В результате происходит понижение температуры и выступает холодный пот на ногах и руках. Рекомендуется посетить психолога, который подскажет, как научиться выходить из стрессовых ситуаций без серьезных последствий для здоровья.
Патология №6: заболевания щитовидной железы
Регулирование работы всего организма осуществляется при помощи гормонов, вырабатываемых щитовидной железой. Нарушения в функционировании этого органа сразу же негативно сказываются на других органах и системах человеческого организма.
Причиной сбоев обычно является дефицит йода, который может возникать из-за следующих неблагоприятных факторов:
- несбалансированное питание;
- недостаток морепродуктов в рационе;
- индивидуальные физиологические проблемы;
- природно-экологические факторы.
На фоне нехватки йода появляются тревожные симптомы, которые нельзя оставлять без внимания. На неполадки в работе щитовидной железы указывают следующие признаки:
- рассеянность;
- холодные и влажные ноги;
- избыточная или недостаточная масса тела;
- зоб в области щитовидки;
- замедленный пульс;
- чувство “комка в горле”;
- сухость кожных покровов.

Рекомендуется обратиться к эндокринологу, который назначит пациенту анализ крови, определяющий количество гормонов щитовидной железы. При патологических процессах в щитовидке показатель может быть как повышенным, так и пониженным. Дополнительно врач может отправить больного пройти УЗИ этого органа. По анализу крови и результатам обследования врач сможет назначить лекарственную терапию. Эндокринолог сможет объяснить, почему ноги холодные и потеют, и что делать в таком случае.
Патология №7: атеросклероз
Нарушение обмена жиров приводит к повышению уровня холестерина в крови. Одним из признаков такой патологии является состояние, когда ноги постоянно холодные и мокрые. Симптомами, свидетельствующими об атеросклерозе, будут:
- скачки артериального давления в сторону повышения до 160/80 и выше;
- ухудшение памяти;
- круги перед глазами;
- приступы головокружения;
- шум в ушах.
Рекомендуется обратиться к терапевту, который назначит анализ крови на холестерин. На первой стадии заболевания достаточно скорректировать свой образ жизни и:
- придерживаться диеты, основанной на овощах и фруктах, и с низким потреблением мясных продуктов;
- увеличить свою физическую активность, занимаясь спортом или играя в подвижные игры.
При ухудшении состояния здоровья патологию следует лечить. С этой целью врач назначит медикаментозные средства, относящиеся к группе статинов. На этом этапе необходимо обратиться к кардиологу. Врач проконсультирует, почему ноги потеют холодным потом, и подберет подходящее средство.
Если тревожные симптомы не проходят, а только усиливаются, понадобится пройти диагностическое обследование. Исходя из конкретной ситуации, специалист может назначить:
- УЗИ сердца и сосудов;
- ЭКГ;
- РВГ.
Такие виды исследования позволяют диагностировать циркуляцию крови не только в сосудах головного мозга и в шейном отделе позвоночника, но и в верхних и нижних конечностях.
Патология №8: нарушения в работе почек
Отеки, которые появляются в результате сбоев в работе почек, сдавливают сосуды. Это становится причиной ухудшения кровообращения, и в первую очередь страдают конечности. Вот почему всегда мокрые и холодные ноги.
Рекомендуется обратиться к урологу, который назначит анализы для постановки точного диагноза. Врач выпишет необходимые препараты для устранения отечности. Как только пройдет этот неприятный симптом, пациент избавится от дискомфорта, связанного с влажными стопами.
Патология №9: сахарный диабет
Если нет никаких явных патологий, но постоянный дискомфорт просто мешает жить, рекомендуется проверить уровень сахара в крови. Повышенный уровень глюкозы в крови оказывает негативное влияние на сосуды, в результате чего они сужаются и теряют эластичность. Это приводит к нарушению притока крови к тканям, и конечности начинают мерзнуть. Визит к эндокринологу поможет разобраться, почему мокрые и холодные ноги. Врач назначит необходимую терапию, направленную на снижение показателя сахара в крови.
Медлить с посещением медицинского заведения нельзя, так как диабет опасен таким осложнением как периферическая нейропатия. Регулярно высокий уровень сахара способствует повреждению нервных окончаний в стопах. Это в свою очередь вызывает чувство, как будто ноги заледенели.
Патология №10: анорексия
Если ноги холодные и потеют, то одной из вероятных причин может быть расстройство пищевого поведения. Когда человек отказывается от пищи, он начинает стремительно терять вес. Анорексия приводит к недостатку жировой ткани, из-за этого организм не в состоянии удерживать тепло. Мозг начинает ограничивать кровообращение в периферийных отделах тела, для того чтобы сохранить температуру, необходимую для работы жизненно важных внутренних органов.
Если конечности холодные на фоне резкого снижения веса, это подтверждение того, что человек страдает анорексией. Ему понадобится консультация терапевта или диетолога. Любую патологию следует лечить, поэтому не стоит затягивать с визитом к специалисту. Улучшить свое состояние можно также, уделив внимание своему режиму.
Здоровый образ жизни поможет нормализовать теплообмен, и неприятные симптомы пройдут. Если человек мало спит, то неудивительно, что ноги постоянно потеют и холодные. При недостатке сна замедляется обмен веществ, и соответственно ухудшается процесс кровообращения. Это сразу же отражается на здоровье, и в результате и верхние конечности, и нижние становятся ледяными.
Рекомендуется уделять внимание ночному отдыху. Необходимо регулярно хорошо высыпаться, и, в общем, спать не менее 7-8 часов в сутки. Это поможет избавиться от неприятного симптома, и улучшит самочувствие в целом.
Правила ухода за ногами
Для того чтобы избавиться от влажных и холодных ног, необходимо установить причину такого состояния. Но помимо терапевтических мер следует уделять внимание личной гигиене. Кроме водных процедур утром и вечером рекомендуется ополаскивать стопы теплой водой. Для этой цели можно использовать отвар ромашки. Особенно это важно делать тем, кто проводит весь день на ногах.

Регулярно надо подстригать ногти, ухаживать за ногтевой пластиной, удалять огрубевшую кожу с подошвы ступней. Если не придерживаться этих правил гигиены, патогенные бактерии будут стремительно размножаться. Также следует тщательно подбирать обувь и носки. Рекомендуется избегать синтетических и дешевых материалов, которые не позволяют коже дышать. Если ноги будут преть, они постоянно будут влажными. А из-за нарушения кровообращения ступни будут постоянно мерзнуть.
Большую часть дня люди проводят в обуви, поэтому необходимо уделить этому вопросу пристальное внимание. Поэтому надо выбирать качественные и натуральные модели, в которых будет осуществляться вентиляция конечностей, препятствующая чрезмерной потливости и скоплению вредных микроорганизмов.
Рекомендуется скорректировать свое питание, так как некоторые продукты становятся причиной сильного прилива потливости. Необходимо отказаться от сладких газированных напитков, специй, острых соусов, шоколада и спиртных напитков.
Следует ограничить употребление кофе, крепкого чая и какао. Такие продукты приводят к сильному перевозбуждению нервной системы, что сразу же отражается на состоянии ног. Также важно отказаться от сигарет, так как курение – это одна из причин, почему ноги холодные и потеют, как у мужчин, так и у женщин. Табак замедляет все обменные процессы.
Народные рецепты
Улучшить кожу стоп и избавиться от холодных и потных ног можно при помощи ванночек с целебными травами. Рекомендуется воспользоваться следующими рецептами:
- Настой коры дуба. Такое средство прекрасно справится с повышенной потливостью ног. После курса из 10 процедур состояние нижних конечностей улучшится, стопы перестанут потеть, исчезнет неприятный запах.
- Отвар из листьев эвкалипта. Настой обладает лечебными свойствами. После нескольких манипуляций ноги перестанут потеть и мерзнуть, пройдет краснота и раздражение.
- Хвойный настой. Средство поможет избавиться от резкого запаха и пота. После таких ванночек улучшится кровообращение в нижних конечностях, а значит, они не будут мерзнуть.
Народные средства не требуют огромных затрат и при этом достаточно эффективны. Но прежде всего, следует выяснить причину такого дискомфорта. Для этого следует проконсультироваться с терапевтом и узким специалистом.
Интересное видео
Мёрзнут и потеют ноги одновременно
Если мёрзнут и потеют ноги одновременно, следует обратить внимание на состояние здоровья. Такую проблему могут вызвать физиологические особенности или тяжёлые заболевания, поэтому важно серьёзно отнестись к проявлению подобных симптомов.
Причины повышенной потливости ног

Чрезмерная потливость — признак гипергидроза. Это заболевание нередко наблюдается у здоровых людей во время сильных физических нагрузок, повышения температуры тела. В таком случае причина недуга заключается в физиологических особенностях организма, а характерные симптомы проявляются в раннем детстве. Холодный пот на ногах и руках, систематически возникающий без видимых на то причин, сигнализирует о возможном тяжёлом заболевании.
Патологические причины развития гипергидроза:
- эндокринные заболевания: нарушения функций щитовидной железы, сахарный диабет, климактерические расстройства
- инфекционные заболевания: туберкулёз, ОРВИ, грипп
- онкологические образования
- стрессы
- паразиты
- сердечно-сосудистые патологии: снижение давления, инсульт, инфаркт
- обморожение конечностей или переохлаждение организма
Иногда холод в ногах и повышенная потливость возникает как симптоматический синдром после резкого отказа от наркотиков, алкоголя, а также вследствие отравления организма. Нередко заболевание проявляется от ношения тесной обуви, курения, как побочное действие на употребление лекарственных препаратов.
Почему у ребёнка мёрзнут ноги при потении

Гипергидроз — недуг, который встречается с одинаковой частотностью у взрослых и детей. Если ребёнок жалуется на одновременное потение и замерзание конечностей, родителям необходимо срочно принимать меры.
Частые причины гипергидроза у детей:
- заболевания щитовидной железы
- рахит
- поражение организма гельминтами
Единственный способ установить точную причину неприятных ощущений — обратиться к специалисту. Не нужно заниматься самолечением или закрывать глаза на проблему малыша, ведь этим можно усугубить ситуацию.
Почему мёрзнут ноги и потеют у людей среднего возраста
Неприятное ощущение холода, сочетаемое с потением, часто встречается у взрослых. Как правило, для людей среднего возраста характерны первые проявления анемии — нехватки железа в крови. Это заболевание вызывает нарушение терморегуляции в организме, холодение и потение стоп.
Частые причины гипергидроза у взрослых:
- сердечно-сосудистые патологии
- атеросклероз
- варикоз
- кожные заболевания
- сахарный диабет
Мокрый пот на ногах — частый признак нехватки йода в организме человека, а также передозировки лекарственными препаратами.
Группа риска — кто в неё входит?

Зимой учащаются случаи, когда у людей мёрзнут, потеют ноги. Это естественный процесс, связанный с уменьшением температуры окружающей среды. Чаще страдают люди с небольшой массой тела и длинными худыми пальцами на ногах и руках.
К группе риска заболевания гипергидрозом относятся:
- пожилые возрастом от 50 лет
- люди среднего возраста с зависимостью к алкоголю и курению
- пациенты, страдающие пониженным давлением
- дети и подростки, страдающие вегето-сосудистой дистонией
Тем, кто находится в группе риска, рекомендуется внимательно следить за состоянием здоровья. Как только обнаружены признаки нарушения работы потовых желез и сильное затруднение процессов терморегуляции, следует обратиться за медицинской помощью.
Что делать и к кому обращаться?
Если ребёнок жалуется на холодение и потение ног, обратитесь за помощью к педиатру. Доктор назначит анализы, и, если возникнет необходимость, направит на дальнейшее обследование. В данной ситуации понадобиться помощь:
- эндокринолога
- детского невропатолога
- кардиолога
Первое, что нужно делать взрослому с повышенной потливостью конечностей — обратиться к терапевту. Доктор назначит обследование, после чего станет выяснять, почему у пациента постоянно мокрые и холодные ноги.
Методы диагностики при повышенном потении ног:
- ОАМ, ОАК
- биохимия крови
- анализ на выявление гепатита и ВИЧ-инфекции
- анализ на содержание гормонов
- ультразвуковое исследование щитовидной железы
- электрокардиограмма
Как правило, на этой стадии диагностики удаётся установить наличие сопутствующего заболевания. Его симптом — постоянно мокрые, мёрзнущие ступни ног. На основе результатов анализов назначается лечение или дальнейшее обследование.
Может понадобиться консультация специалистов для исключения заболеваний:
- эндокринолога — сахарного диабета, климакса у женщин, тиреотоксикоза
- инфекциониста — ОРВИ, гриппа, отита, малярии и других инфекционных болезней
- онколога — опухолевых процессов в организме
- фтизиатра — туберкулёза
- невролога — нервных расстройств
- психолога, психотерапевта — усиления нервных реакций на раздражители
- токсиколога — отравления продуктами, химическими веществами и т. д.
- нарколога — похмельного синдрома, наркотической зависимости
- кардиолога — предвестников инфаркта, нарушений артериального давления
Если обследование не выявило никаких патологий, помогать бороться с ознобом и влажностью ног будет дерматолог.
Последствия заболевания
Постоянно потные ступни — удручающая ситуация для человека. Кроме неприятного запаха и дискомфорта, это явление вызывает массу других проблем:
- развитие грибковой инфекции
- интоксикацию организма
- нарушение функций систем и органов
Состояние, когда мёрзнут и потеют ноги, безобидно на первый взгляд. Но на самом деле это серьёзная проблема, которой заболевают многие люди.
Как лечить недуг
Если гипергидроз вызван каким-либо заболеванием, проводится лечение, направленное на устранение изначальной проблемы. Как только будут ликвидированы первопричины того, что стопы пациента мёрзнут и потеют, функции терморегуляции восстановятся. При отсутствии тяжёлых заболеваний нарушениями терморегуляции стоп занимается дерматолог. Для этого назначаются лекарственные и косметические методы:
- спреи и мази, предупреждающие потливость, развитие грибковых инфекций и вредоносных микроорганизмов на коже
- витамины и минералы для улучшения иммунитета
- лекарственные препараты в форме таблеток, провоцирующие снижение потоотделения
- ионофорез — воздействие током на потовые железы
- косметические инъекции в места с повышенным потоотделением
- операционное вмешательство, во время которого обезвреживается нерв, отвечающий за выработку пота
При гипергидрозе специалисты рекомендуют делать ванночки из отваров коры дуба, шалфея, плодов шиповника, морской соли. Нужно опустить ноги по щиколотку в слегка горячую воду на 20-30 минут. Убирают неприятный запах пота и обтирания маслом лаванды или лимонным соком. Перед этой процедурой требуется хорошо пропарить ступни в тёплой воде.
В процессе лечения от гипергидроза, а также после него, важно устанавливать новые правила: тщательно следить за гигиеной ног и всего тела, в жаркое время купаться по 2-3 раза в день. Кроме того, нужно улучшить качество питания: исключить жареную, копчёную, солёную пищу, приправы, полуфабрикаты. Следование рекомендациям врача и исключение вредных привычек позволит избавиться от сильного потоотделения, вызывающего замерзание ступней.
Ноги холодные и потеют причина
ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:
ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу – НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>Методы лечения
Внимание! Народная медицина включает огромное изобилие различных рецептов, помогающих снизить симптомы и избавиться от проблемы. Однако следует помнить, что далеко не все болезни можно излечить таким образом
Ответив на вопрос: почему ноги потеют, нужно ответить на следующий: стоит ли их лечить? Конечно, стоит.
- Во-первых, если потливость связана с другими заболеваниями их нужно лечить, поскольку они могут быть несовместимы с жизнью;
- Во-вторых, постоянно холодные ноги – не самое приятное ощущение, к тому же вызывает стеснительность, ограничивая возможности общения человека;
- В-третьих, они сами могут стать источником дополнительного заболевания.
Поэтому излишнюю потливость необходимо устранять, тем более что на сегодняшний день существует масса способов, как это сделать: от народных средств до новейших достижений фармакологии.
Итак, что делать, если ноги холодные и потеют?
Первым делом нужно вспомнить о ежедневной гигиене ступней. Регулярно мыть ноги, носить носки и обувь правильного размера и из натуральных материалов. Поменять старые домашние тапочки на новые, использовать специальные дезодорирующие стельки и средства, снижающие потоотделение.
Второй пункт – это правильное питание. Одной из причин того, что руки и ноги мокрые, является употребление «опасных» продуктов:
- приправ;
- чеснока;
- кофе и чая;
- энергетиков;
- алкоголя;
- жирного мяса;
- сладких газированных напитков;
- шоколада.
Эти продукты способствуют приливу крови и потению организма. Исключив их из меню, можно значительно улучшить свое состояние. Также желательно исключить бобовые и молочные продукты, клубнику, ограничить мучное.
Справиться с гипергидрозом на конечностях можно и с помощью использования антиперспирантов. Действие этих средств основано на сужении пор и ограничении выхода влаги, они наносятся на определенные места на чистую и сухую кожу.
Используют их не чаще двух раз в неделю. При этом наносить антиперсперант в жаркую погоду или перед занятиями спортом нельзя, поскольку это ограничит естественное потоотделение и может привести к отекам и воспалению потовых желез.
Приобрести антиперспиранты можно в любой аптеке или косметическом магазине. В аптеках обычно предлагаются средства более сильные, предназначенные именно для лечения, перед их применением нужно обязательно изучить инструкцию.
При лечении врач может назначить и таблетки: Беллоид, Беллатаминал или другие, использование которых допускается только после консультации специалиста.
Что делать тем, у кого аллергия и нет возможности использовать мази, а ноги постоянно мокрые и холодные? Воспользоваться средствами физиотерапии, они дают хороший результат и при этом не вызывают побочных действий.
Пациентам, страдающим гипергидрозом, назначается курс ионофореза, который эффективен в отношении конечностей, которые имеют особенность замерзать, даже если эпидермис становится мокрым. В ходе процедуры пациент погружает ноги в ванночку с водой, через которую пропускают слабый заряд электротока: он воздействует на потовые железы, регулируя ионный обмен в глубоких слоях кожи.
Процедура с долговременным эффектом – уколы ботокса. Их делают в подошву ступней. Токсин затормаживает работу потовых желез, прекращая ее на срок от полугода до года. Делается несколько сеансов на каждую ступню по очереди. Используется этот метод редко, поскольку достаточно болезненный и имеет ряд противопоказаний.
Метод лечения подбирается доктором после обследования. Виды препаратов и длительность курса зависит от того почему потеют ноги. Прописывая курс терапии, врач включает в медикаментозное и хирургическое лечение, особое питание и психотерапевтическое воздействие. Не исключают методы домашнего лечения. Потные стопы лечат дома при помощи ножных ванн, в состав которых входят ромашка, мята и другие целебные растения.
- «Формагель», наноситься на кожу тонкой пленкой, избавляет от потливости на 2 недели.
- «Борозин». Препарат в виде порошка, который высыпают в обувь.
- Теймурова паста.
- «Драй-драй» и т. п.


При аномальном потоотделении рекомендуют оперативное лечение. В странах СНГ хирургическое лечение потливости только набирает популярность. Оперативное вмешательство рискованно и требует полного наркоза пациента. Виды операций:
- Стволовая эндоскопическая симпатэктомия. Делают такие операции при нарушениях в работе нервной системы.
- Кюретаж, когда хирургически выскабливают внутреннюю поверхность кожи.
Лазерная терапия и инъекции ботокса блокируют нервные импульсы к потовым железам. Минус инъекций в том, что через 6 месяцев их нужно повторить. Если холодные ноги потеют, врачи советуют прибегнуть к физиотерапевтическим методам. Но предупреждают, что результат заметен около полугода, после чего курс процедур необходимо повторить. При гипергидрозе рекомендуют:
- рефлексотерапию;
- фотофорез;
- ионофорез:
- электроэпиляцию.
Причины потных ног
Случается, что ноги влажные при активных физических нагрузках или при высокой температуре воздуха. Это считается нормальной физиологической реакцией, которая обусловлена терморегуляцией организма. Но если ноги постоянно потеют без повода, то высока вероятность диагностирования гипергидроза у человека.
Если проявления гипергидроза не было замечено ранее, а ноги покрываются холодным потом, то излишнюю потливость, скорее всего, вызвала интоксикация организма спиртными и наркотическими веществами, или образование раковых опухолей. Гипергидроз — излишнее потоотделение кожного покрова конечностей. Проявляется заболевание с самого детства.
Встречается, что у людей с астеническим телосложением, конечности холодеют из-за конституции скелета. Это считается нормой. Если ноги потеют и мерзнут одновременно, вероятно, что патология видимый признак серьезного недуга. Гипергидроз сопутствует таким заболеваниям:
- Сахарный диабет проявляется в излишнем потоотделении верхней части тела.
- Патологии эндокринной системы, такие как гипотиреоз.
- Заболевания сердца и сосудов. Гипотония, гипертония, инфаркт или сердечная недостаточность.
- Инфекции разной степени, от ОРВИ до туберкулеза.
- Неврозы и психологические проблемы.
Почему ноги потеют и мерзнут одновременно
На самом деле, в большинстве случаев это легко устранимые, однако не всегда очевидные факторы. Так, частой причиной, почему ноги холодные и все равно потеют является недостаточная гигиена, поскольку не смытый с поверхности ступней пот, а в придачу – пыль и грязь, попросту закупоривают поры. Как следствие, нарушается нормальное выведение секрета наружу и чтобы обеспечить нормальное, необходимое для поддержания водно-солевого баланса, потоотделение, потовые железы работают максимально интенсивно. Более интенсивно, чем это необходимо на самом деле.
Подобное влияние оказывает и ношение закрытой обуви, наличие на ступнях большого количества огрубевшей кожи, неухоженные ногти. Все эти факторы создают отличные, можно сказать, идеальные условия для активного размножения бактерий, продукты жизнедеятельности которых не только закупоривают поры, но и являются причиной крайне неприятного запаха.
Правила ухода за ногами для предотвращения потливости и запаха.
Особенно стоит отметить влияние эмоционального напряжения, из-за которого ноги чаще всего потеют именно холодным потом. Все дело в том, что при чувстве страха, переживании, агрессии или раздраженности, нервная система в преддверии возможной опасности инстинктивно вырабатывает повышенное количество пота, делая ноги мокрыми даже когда они мерзнут. Этот процесс заложен природой и необходим для повышенного сцепления ступней с поверхностью, дабы легче справиться с возможной угрозой.
Все чаще, врачам приходится наблюдать и наследственный фактор. В медицине это явление называют первичный гипергидроз. К сожалению, на сегодняшний день, ученым не удается установить истинные физиологические процессы, способствующие развитию передаваемой по наследству потливости. Известно, что чаще всего она возникает у детей.


Признаки плоскостопия, следствием которого может быть постоянная потливость ног.
- Нарушений в работе эндокринной системы;
- Сердечно-сосудистых заболеваний;
- Серьезных нарушений в работе центральной нервной системы;
- Грибковых инфекций;
- Плоскостопия;
- Гормональных нарушений в подростковом возрасте либо в период менопаузы;
- Сильной наркотической или алкогольной зависимости.
В любом случае, не стоит самостоятельно придумывать себе страшный диагноз.
Рациональным решением будет своевременное обращение в ближайшее медицинское учреждение и сдача стандартных анализов.
→ Домашнее лечение → Организм → Потоотделение
У ребёнка ступни, а также руки, спина, голова иногда сильно потеют из-за рахита. При этом состоянии в организме не хватает витамина Д. Гипергидроз ног может возникнуть вследствие нарушений в работе щитовидной железы или из-за гельминтоза.
У некоторых гипергидроз проявляется чаще.
- В группу риска входят пожилые люди после 50 лет, подростки в период полового созревания.
- У мужчин и женщин, имеющих вредные привычки, постоянно потеют не только ноги, но и подмышки.
- Потные и холодные ступни бывают у людей, страдающих пониженным артериальным давлением.
Лечение
Прежде чем лечить повышенную потливость ног, нужно установить причину, из-за которой возникает проблема. Гипергидроз является лишь симптомом какого-то недуга. Какого именно – может сказать врач после тщательного обследования больного. Для установления точного диагноза и последующего лечения может потребоваться помощь кардиолога, невропатолога, эндокринолога.
Лечение гипергидроза ног проводит врач-дерматолог. Для устранения повышенной потливости назначают успокоительные препараты (настойку Валерианы или Пустырника) и лекарства, влияющие на симпатическую нервную систему. Если человек не может справиться со стрессом и нервными расстройствами самостоятельно, ему выписывают транквилизаторы (Феназепам), нейролептики (Сонапакс).


Для устранения повышенной потливости назначают медпрепараты, которые содержат атропин (Беллоид, Белласпон). Неприятный запах убирают с помощью Уротропина, им протирают ноги. Гипергидроз лечат Теймуровой пастой и Формагелем. Мази уменьшают секреторную активность потовых желез, убирают неприятный запах, борются с бактериями.
Народные средства
Что делать в домашних условиях и как с помощью народных средств вылечить повышенную потливость? С этой целью следует делать водные процедуры и протирать стопы средствами от пота.
Процедуры:
- Чтобы ноги перестали потеть, нужно делать ванночки. Ежедневно ступни следует мыть в отварах таких лекарственных трав: календула, чистотел, ромашка, хвоя, зверобой, кора дуба.
- Устранить неприятный запах поможет сода. Для этого в воду для мытья ступней добавить 2 ч. л. этого средства.
- Хорошо сужает поры чёрный чай. Необходимо в воду для мытья стоп добавить 3-4 пакетика чая.
- От повышенной потливости спасает морская вода или ванны с добавлением морской соли.
- Летом нужно как можно чаще купаться в открытых водоёмах, закалять организм, а также при возможности ходить босиком по тёплому песку или траве.
- С неприятным запахом борются с помощью протираний. Ноги обрабатывать водкой, перекисью водорода, нашатырным спиртом. После гигиенических процедур на стопы следует распылить спрей от запаха пота. С этой целью применяют антиперспиранты, содержащие хлорид алюминия (Драй Драй, Одабан, Драйру).
Если ступни постоянно холодные, делают массажи с эфирными маслами, спиртом, водкой. К мёрзнущим ступням можно приклеить перцовый пластырь. Чтобы ноги быстрее согрелись, после массажа или тёплых ванночек надевают шерстяные носки. Постоянно холодные нижние конечности нужно содержать в чистоте и в тепле.
Думаеи, больше половины из нас часто слышали от своих родных: «Ой, какие у тебя ледяные ноги»! Причинами могут быть:
- Давление. У гипертоников происходят сжатия сосудов, что ведет к снижению кровотока, а гипотоники страдают от слишком медленного кровообращения.
- Мало веса. Чересчур худые люди из-за недостатка жира плохо сохраняют тепло, а нижние конечности мерзнут в первую очередь.
- Стресс. Сосуды сужаются, что мешает нормальному кровоснабжению.
- Много одежды. Не стоит кутаться в сто слоев, без необходимости. Организм привыкает и начитает замерзать без привычного «капустного» обмундирования.
- Железодефицитная анемия. Нехватка гемоглобина ведет к низкому содержанию кислорода.
- Возраст. Процессы замедляются вследствие старения и от истощения мышечной ткани мерзнут ноги.
- Грибок. Весьма неприятная болезнь, вызывающая зуд и жжение и способствующая охлаждению ваших ножек.
Большинство причин связаны с работой сосудов. Следует постараться нормализовать хорошее кровоснабжение.
В группу риска попадают и дети, у которых могут весьма сильно мерзнуть ступни. Влияние оказывают:
- вегето-сосудистая дистония;
- анемия;
- слабый иммунитет;
- повышенная температура тела.
Важно! Не стоит паниковать, если вы обнаружили у новорожденного ребенка холодные ноги. У них еще не развит как следует теплообмен и для их возраста это нормально
Невыявление ни одного заболевания или нежелание столкнуться с этим в будущем ведет к тому, чтобы:
- Укреплять сосуды. Замечательно поможет контрастный душ несколько раз в неделю.
- Делать физические упражнения для развития организма. В день займет 15 минут. Желательно освоить велоспорт, бассейн, бег.
- Делать массаж. От пальцев и до колена тщательно массировать каждый участок тела, чтобы улучшать кровоток. Рекомендуется использовать масла корицы и миндаля.
- Принимать острую пищу. Никто не требует, чтобы вы объедались китайской едой, но те же пельмешки можно посыпать черным перцем, лапшу заправить шашлычным кетчупом, а в салат добавить немного имбиря.
- Носить носки из натуральной шерсти. Несомненно, это первое про что думается, когда начинают мерзнуть ноги.
При обращении к врачу можно выслушать рекомендации по компрессам, получить направление на массаж и назначение некоторых лекарств, способствующих укреплению сосудов.
Потливость ступней и ладоней
Sladic/iStock
Почему потеют ступни и ладони? Потоотделение – нормальный процесс, который чаще происходит в области стоп, ладоней и подмышек. Но есть так называемый гипергидроз – повышенное потоотделение, которое может указывать на проблемы со здоровьем.
Чем раньше вы обратитесь к врачу, тем лучше. Ведь он сможет определить точную причину гипергидроза. Вот несколько заболеваний и проблем, которые вызывают этот симптом:
- Климакс и другие гормональные изменения
- Нарушение терморегуляции (чаще – у детей)
- Рахит (у детей) при наличии таких симптомов, как искривление костей ног, увеличение объёма живота
- Заболевания щитовидной железы
- Повышение внутричерепного давления
- Наличие глистов
- Туберкулёз
- Нарушение работы вегетативной нервной системы
- Проблемы с почками
- Нехватка витаминов
- Вегето-сосудистая дистония
Повышенное потоотделение также может быть особенностью вашего тела и иметь наследственный характер, быть связанным со стрессом и беспокойством, повышенной температурой тела.
Как избавиться от проблемы?
Если она является симптомом заболевания, то при его лечении симптом исчезнет. Но если потоотделение является особенностью вашего организма, вы можете повлиять на процесс потоотделения с помощью лекарств и процедур:
- Инъекции токсинов ботулизма
- Кремы, гели, мази для локального применения
- Приём препаратов, которые пропишет врач
- Инъекции ботокса
- Лазерная клиническая процедура
- Ионофорез
- Симпатэктомия – операция по удалению нервных окончаний, которые влияют на процесс потоотделения
В качестве профилактики советуем есть меньше острой пищи, горячих блюд и напитков, ходить в сауну или баню, контролировать свой вес, проходить обследования и консультации у врача. Поход в баню или сауну полезен тем, что ваше тело сможет избавиться от токсинов, которые нарушают работу вашего организма.
Также есть народные методы лечения гипергидроза:
- Добавьте в стакан воды чайную ложку уксуса. Хорошенько всё перемешайте и нанесите на проблемные участки кожи. Эффективней делать утром и вечером.
- Растворите в литре воды 1-2 столовые ложки нашатырного спирта. Протирайте раствором ладони, чтобы избавиться от потливости.
Будьте внимательны к своему здоровью и этим сигналам, так как они могут указывать на те или иные заболевания и нарушения работы организма. Если вы их выявите и обратитесь к врачу, вы сможете не только избавиться от симптома, но и вылечить или контролировать болезни.
Лечить всегда тяжелее, чем соблюдать меры профилактики. Чтобы мокрые ноги не появились в жизни человека нужно соблюдать принципы правильного питания, здорового образа жизни и элементарного ухода за стопами. Надо включить в рацион продукты, которые содержат витамины группы В. Витамины этой группы находятся в продуктах животного происхождения, в мясе и яйцах.
Ванночки с травами
Если зимой ноги потеют и мерзнут, то необходимо выполнять ванночки с лекарственными растениями, что позволит устранить высокую потливость. Процедуры имеют антисептический и противовоспалительный эффекты, с ними восстановится кровообращение в конечностях. Можно воспользоваться любым из перечисленных рецептов:
- Потребуются теплая вода и яблочный уксус, которые надо взять равное количество и хорошенько размешать. Ноги держать в таком средстве необходимо не меньше 45 минут.
- Необходимы сухие мятные листья (2 ст. л.), которые заливаются водой (0,5 л.). После настаивания в течение 30 минут добавляется 2 литра воды. Ванночка принимается 20 минут.
- Нужна измельченная сухая кора ивы и дуба, которые смешивают в количестве 1:2. Потом компоненты надо залить горячей водой (0,5 литра на 3 ст. л. смеси). Кипячение происходит 10 минут. Ноги следует держать в отваре 15 минут.
- Следует взять плоды шиповника (1/2 стакана), которые варятся в воде (1 литр) 10 минут. Затем надо долить еще 2 литра воды и оставить настаиваться в течение получаса. Продолжительность процедуры – 15 минут.
- В воду (1 литр) надо засыпать морскую соль (1,5 ст. л.). После перемешивания можно опускать ступни на 1/3 часа.
- Шалфей (1 стакан) заливается кипящей водой (2 литра). Через 7-10 минут (когда температура воды станет приемлемой для кожи) нужно опустить ноги в ванночку на час.
- Измельченные сухие листья хвоща (2 ст. л.) заливаются кипящей водой (1/2 л.). Отвар ставится на плиту. Спустя 5 минут добавляется 0,5 л. воды. Ванночку нужно принимать 20 минут.
Если мерзнут ноги и потеют, необходимо пользоваться специальной диетой. Некоторые продукты становятся причиной появления высокого потоотделения. В этом случае требуется исключение:
- Перца, соли, специй, пряностей.
- Острых соусов.
- Чеснока.
- Кофе, какао, чая.
- Газированных и энергетических напитков.
- Жирного мяса, бобовых.
Меню должно включать гречку, нежирное вареное мясо, зелень, морковь. Из фруктов полезно употреблять инжир, а клубнику лучше не включать в рацион.
Ноги потеют и мерзнут одновременно: причины, что делать
Определенный дискомфорт доставляет пациентам следующий симптом – ноги потеют и мерзнут, несмотря на соблюдение правил гигиены и попытки сохранения тепла при помощи теплой одежды и подручных средств. Данная симптоматика требует выяснения этиологии повышенной потливости и подбора средств терапии.
Этиология
Распространенная причина потных и холодных ног – это нарушение гигиенических правил. Скапливающаяся на подошвах стоп грязь и пот приводят к закупориванию пор и нарушению работы сальных желез. Повышенное потоотделение является реакцией организма на нарушение естественных процессов терморегуляции – снижение кровообращения в стопах и ускорение процессов выделения продуктов жизнедеятельности через кожу. Провоцирующими факторами потливости являются ношение обуви низкого качества, поражения ногтевых пластин и огрубевшая кожа на стопах.
Мнение специалиста!
Не исключается вероятность, что ноги потеют холодным потом вследствие наследственной предрасположенности. Заболевание носит название первичный гипергидроз. Он часто развивается у детей, так как нормализуется работа сальных желез к 10-13 годам.

Патологические причины потливости ног:
- Сердечнососудистые патологии,
- Плоскостопие,
- Патологии эндокринной системы,
- Варикоз вен,
- Психоэмоциональные расстройства,
- Беременность,
- Глистные инвазии,
- Злокачественные новообразования,
- Алкогольная зависимость,
- Поражение центральной нервной системы.
На заметку!
Почему ноги холодные и потеют, должен определять только специалист. При различных патологиях потливость может быть постоянной и не зависеть от сезона и времени суток.

Принципы лечения потливости
Что делать если ноги потеют и мерзнут, определит лечащий врач. В домашних условиях до обращения к специалисту следуют придерживаться следующих правил:
- Частая смена домашней обуви, подбор моделей из дышащих материалов,
- Ежедневная гигиеническая обработка ног в теплой воде с применением мыла, регулярный уход за ногтевыми пластинами, удаление огрубевшей кожи на стопах, лечение трещин и ран на ступнях,
- Женщинам необходимо отказаться от капроновых колготок в пользу продукции из хлопчатобумажных тканей. Обязательна ежедневная смена носков, использование дезодорирующих стелек и обработка обуви специальными салфетками и антисептическим средством,
- Использование антиреспирантов 2 раза в неделю перед сном: средство наносится на очищенную и сухую кожу ступни. Запрещено регулярно использовать антиреспиранты в жаркую погоду и перед тренировками – закупорка потовых желез способна привести к отечности ног и развитию воспалительных процессов в стопах.
Интересно!
Если ноги потеют и мерзнут одновременно, то необходимо записаться для консультации к дерматологу и эндокринологу. Внешний осмотр, сбор анамнеза и проведение лабораторной диагностики позволит определить причину повышенной потливости и составить план лечения.
Терапия проводится комплексно и направлена на устранение источника патологии и купирование ее симптомов.

Методики лечения
Для лечения потеющих холодных ног практикуют следующие методы:
- Наружные средства позволяют устранить признаки воспаления, уничтожить грибок и бактерии на коже стопы, снизить работу потовых желез. Основные лекарственные средства – это Формидон, Формагель,
- Внутреннее лечение – таблетированные препараты, в состав которых входят холинблокаирующие средства, назначаются для уменьшения потоотделения (лекарство Беллоид или Беллаттаминал),
- Инъекции ботоксом – лечение основано на блокировке нервных волокон, ответственных за выработку пота, что позволяет уменьшить потоотделение в стопах. Инъекции проводятся внутрикожно в подошву ступни с использованием анестезирующим средств при низком болевом пороге. После процедуры кожу стопы обрабатывают антисептическим раствором и в течение часа осуществляют контроль за состоянием кожных покровов. Для успешного лечения необходимо придерживаться рекомендаций врача, включающих в себя исключение физических нагрузок и посещения бассейнов, саун,
- Ионофорез – назначается процедуры лечения, если ноги постоянно холодные и потеют и заключаются в погружении стоп в воду, через которую проходят определенной мощности заряды электрического тока. Длительность терапии при нарушении работы потовых желез составляет 10 дней, для профилактики повышенной потливости ионофорез проводится 1 раз в месяц. Возможно лечение в домашних условиях. Аппараты продаются в специализированных магазинах или аптеках,
- Хирургическое вмешательство: применятся при отсутствии положительного результата другими методами лечения, заключается в частичном механическом удалении нервных волокон в ступнях, ответственных за работу потовых желез.

Коррекция питания
Повышенная потливость ног требует соблюдение диеты:
- Ограничение употребление приправ, крепкого кофе и чая, газированных напитков, шоколада и алкоголя,
- Основа рациона: каши на воде, компоты и травяные отвары, супы с нежирными сортами мяса и рыбой, овощи и фрукты,
- Пища принимается в теплом виде,
- Норма жидкости в день – это 2-2,5л.
При вегето-сосудистой дистонии (ВСД) потливость стоп, раздражительность и частые нарушения сна являются частыми симптомами, и требуют своевременного лечения. При приступе ВСД организм подвергается стрессу, нарушаются обменные процессы, поэтому для пота характерен резкий неприятный запах.
При подтверждении ВСД помимо соблюдения гигиены и проведения медикаментозного лечения пациенту назначаются курсы массажа и психотерапии. Это позволит человеку научиться расслабляться и справляться со стрессовыми состояниями, что решит проблему повышенного потоотделения ног.
На заметку!
Для нормализации обменных процессов и укрепления иммунитета необходимо профилактически регулярно принимать комплексы поливитаминов. Помимо повышенной потливости к признакам нехватки полезных веществ и нарушения обменных процессов относятся: ломкость ногтей и волос, ухудшение состояние кожи, апатия или раздражительность, обострение хронических заболеваний.

Народные методы
Самый распространенный способ борьбы с потливостью ног – это применение ванночек: обладают противовоспалительным эффектом, способствуют улучшению кровообращения и снижению потоотделения в стопах.
Рецепты ванночек:
- В равном количестве смешать теплую воду и яблочный уксус, погрузить ноги в средство на 45 минут, затем ополоснуть стопы и тщательно обсушить полотенцем,
- Смешивается измельченная ивовая и дубовая кора в соотношении 1:2, затем смесь заливается 500 мл кипятка и томится на водяной бане 10 минут. В остывшем до комнатной температуры водяном отваре держать ноги 10-15 мин.,
- В 1 л теплой воды добавить 1,5 ст.л. морской соли и поместить стопы в готовую ванночку. Длительность процедуры 20 мин.,
- 2ст.л. измельченных листьев хвоща заливают 500 мл кипятка и ставят на водяную баню, через 5 мин от момента начала кипения добавляют еще 500 мл воды и снимают с огня. Для лечения гипергидроза готовую ванну принимать 20-25 мин.,
- При повышенной потливости в 1 л горячей воды добавить 2 ст.л. молока и добавить по 10 кап. масла корицы, розмарина и гвоздики, тщательно размешать. Принимать ванночку для ног 20 мин, затем ступни тщательно обсушить и надеть хлопчатобумажные носки,
- 30 лавровых листов залить 4 л кипящей воды и настаивать 120 мин. в теплую воду погрузить ноги на 20-25 мин., затем ополоснуть и обсушить. Рекомендуется выполнять процедуру на ночь.
Интересно!
Дезодорирующим и антисептическим свойствами обладает лимонный сок, поэтому при повышенной потливости рекомендовано обрабатывать им кожу стопы.

Для согревания мерзнущих и потливых ног рекомендовано использование следующих рецептов:
- Носки промокают в спирте и надевают на чистые и сухие ноги, затем сверху укутывают теплой шалью и оставляют компресс до полного согревания конечностей, после процедуры кожу насухо вытереть,
- В 1 стакане водки тщательно размешивают 2 ч.л. красного перца и настаивают раствор 10 суток. Перед применением средство процеживают, затем смазывают ступни перед сном. Применять средство с осторожностью: существует риск появления раздражения или развития аллергической реакции (кожа стопы гиперемированы, отмечается наличие сыпи или отечности).
При отсутствии противопоказаний для регуляции работы потовых желез и укрепления иммунитета рекомендовано проведение контрастных ванночек: попеременно погружать стопы в теплую и холодную воду в течение 10-15 мин. После процедуры ноги обсушить и надеть хлопчатобумажные носки.
Лучшая профилактика повышенной потливости ног – это гигиена кожных покровов, грамотный подбор обуви и уход за ней, ведение здорового образа жизни.
Ноги холодные и потеют
Народные методы
Внимание! Народная медицина включает огромное изобилие различных рецептов, помогающих снизить симптомы и избавиться от проблемы. Однако следует помнить, что далеко не все болезни можно излечить таким образом
Рецепты для ног с повышенной потливостью
Овес и горчичный порошок
1 стакан овсяных зерен залить 1 л. воды и кипятить 1 час. Затем нужно закутать кастрюлю тканью и дать остудиться. Перед сном смешать отвар с 1 л. горячей воды и хорошо пропарить ноги в течение получаса. Далее в обычные хлопчатобумажные носочки насыпать по 0,5 ч. л. сухого горчичного порошка и лечь спать. Через пару дней снизится потливость и исчезнет запах.
Лавровый лист
Настоять 30 листов лаврового листа в 4 литрах кипятка в течение 2 часов. После этого попарить ноги 20 минут и надеть носки. Делать процедуру следует на ночь.
Морская соль
На два литра комфортной по температуре воды положить 2 ст. л. соли. Тщательно перемешать. Принимать 15-20 минут. Подойдет любая морская соль или продукт с ароматизаторами.
Рецепты для мерзнущих ног
Чтобы нижние конечности не мерзли на улице, нужно ноги согреть в воде комнатной температуры, промокнуть носки в спирте и надеть их, а сверху добавить носки из шерсти. Через пару минут ноги согреются
Красный перец
2 ч. л. красного молотого перца на 1 стакан водки. Тщательно перемешать. Настаивать в темном месте в течении 10 дней. Затем процедить и смазывать ступни перед сном
Применять осторожно, поскольку могут возникнуть раздражение и аллергические реакции
Эфирные масла и молоко
На литр горячей воды добавить по 10-15 капель масел розмарина, корицы, гвоздики и 2 ст. л. молока. Процедуру проводить в течение 20 минут, после чего обязательно вытереть насухо ступни и надеть теплые носки.
Рецепты для ног с холодными потными ногами
Перечная мята
Нужно взять 2 ст. л. мяты и залить 500 мл. воды. Довести до кипения и настоять полчаса. Разбавить 2 литрами воды. Принимать ванночку 20 минут.
0,5 стакана ягод прокипятить 10 минут в 1 л. воды. Добавить 2 л. воды и варить еще полчаса на медленном огне. Стопы опустить в получившийся отвар и держать не больше 15 минут
1 стакан измельченной травы залить 2 л. кипятка. Настоять 10 минут. Остудить и держать ноги в отваре 20 минут.
Не стоит стесняться данных проблем, пусть они и достаточно щепетильны. За своим здоровьем стоит следить и вовремя посещать врача, ведь такие, казалось бы, несущественные явления, как потение и замерзание ног, могут стать симптомами более серьезных заболеваний сосудов, щитовидной железы, различных инфекций, онкологии. Не стоит отмахиваться от детских жалоб и капризов – лучше всего отвести ребенка к врачу.
И помните, самолечение – не всегда является правильным выходом. Огромное изобилие рецептов не дает гарантии, что они подойдут вам. Нужно учесть множество факторов. Навредить себе гораздо проще, нежели потом вылечить усугубленную болезнь. При недоверии медикаментозному лечению и принятии решения применения народной медицины – обязательно проконсультируйтесь с врачом-дерматологом. Возможно, выбранные рецепты сделают только хуже. Любите себя и свой организм, не забывая о нем заботиться.
httpv://www.youtube.com/watch?v=embed/GwJRitCLjuQ
Почему же ноги потеют даже когда холодные
На самом деле, в большинстве случаев это легко устранимые, однако не всегда очевидные факторы. Так, частой причиной, почему ноги холодные и все равно потеют является недостаточная гигиена, поскольку не смытый с поверхности ступней пот, а в придачу – пыль и грязь, попросту закупоривают поры. Как следствие, нарушается нормальное выведение секрета наружу и чтобы обеспечить нормальное, необходимое для поддержания водно-солевого баланса, потоотделение, потовые железы работают максимально интенсивно. Более интенсивно, чем это необходимо на самом деле.
Подобное влияние оказывает и ношение закрытой обуви, наличие на ступнях большого количества огрубевшей кожи, неухоженные ногти. Все эти факторы создают отличные, можно сказать, идеальные условия для активного размножения бактерий, продукты жизнедеятельности которых не только закупоривают поры, но и являются причиной крайне неприятного запаха.

Правила ухода за ногами для предотвращения потливости и запаха.
Особенно стоит отметить влияние эмоционального напряжения, из-за которого ноги чаще всего потеют именно холодным потом. Все дело в том, что при чувстве страха, переживании, агрессии или раздраженности, нервная система в преддверии возможной опасности инстинктивно вырабатывает повышенное количество пота, делая ноги мокрыми даже когда они мерзнут. Этот процесс заложен природой и необходим для повышенного сцепления ступней с поверхностью, дабы легче справиться с возможной угрозой.
Все чаще, врачам приходится наблюдать и наследственный фактор. В медицине это явление называют первичный гипергидроз. К сожалению, на сегодняшний день, ученым не удается установить истинные физиологические процессы, способствующие развитию передаваемой по наследству потливости. Известно, что чаще всего она возникает у детей.
В редких случаях, но все же возможны и патологические причины, отличить которые можно постоянностью появлений, когда проблема дает о себе знать в любое время суток. Так, холодные потеющие ноги могут быть признаком:

Признаки плоскостопия, следствием которого может быть постоянная потливость ног.
- Нарушений в работе эндокринной системы;
- Сердечно-сосудистых заболеваний;
- Серьезных нарушений в работе центральной нервной системы;
- Грибковых инфекций;
- Плоскостопия;
- Гормональных нарушений в подростковом возрасте либо в период менопаузы;
- Сильной наркотической или алкогольной зависимости.
В любом случае, не стоит самостоятельно придумывать себе страшный диагноз.
Рациональным решением будет своевременное обращение в ближайшее медицинское учреждение и сдача стандартных анализов.
Методы лечения
Ответив на вопрос: почему ноги потеют, нужно ответить на следующий: стоит ли их лечить? Конечно, стоит.
- Во-первых, если потливость связана с другими заболеваниями их нужно лечить, поскольку они могут быть несовместимы с жизнью;
- Во-вторых, постоянно холодные ноги – не самое приятное ощущение, к тому же вызывает стеснительность, ограничивая возможности общения человека;
- В-третьих, они сами могут стать источником дополнительного заболевания.


Поэтому излишнюю потливость необходимо устранять, тем более что на сегодняшний день существует масса способов, как это сделать: от народных средств до новейших достижений фармакологии.
Итак, что делать, если ноги холодные и потеют?
Первым делом нужно вспомнить о ежедневной гигиене ступней. Регулярно мыть ноги, носить носки и обувь правильного размера и из натуральных материалов. Поменять старые домашние тапочки на новые, использовать специальные дезодорирующие стельки и средства, снижающие потоотделение.
Второй пункт – это правильное питание. Одной из причин того, что руки и ноги мокрые, является употребление «опасных» продуктов:
- приправ;
- чеснока;
- кофе и чая;
- энергетиков;
- алкоголя;
- жирного мяса;
- сладких газированных напитков;
- шоколада.
Эти продукты способствуют приливу крови и потению организма. Исключив их из меню, можно значительно улучшить свое состояние. Также желательно исключить бобовые и молочные продукты, клубнику, ограничить мучное.
Справиться с гипергидрозом на конечностях можно и с помощью использования антиперспирантов. Действие этих средств основано на сужении пор и ограничении выхода влаги, они наносятся на определенные места на чистую и сухую кожу.
Используют их не чаще двух раз в неделю. При этом наносить антиперсперант в жаркую погоду или перед занятиями спортом нельзя, поскольку это ограничит естественное потоотделение и может привести к отекам и воспалению потовых желез.


Приобрести антиперспиранты можно в любой аптеке или косметическом магазине. В аптеках обычно предлагаются средства более сильные, предназначенные именно для лечения, перед их применением нужно обязательно изучить инструкцию.
В аптеках можно приобрести и специальные средства в виде мазей или паст. Они используются на ногах или распределяются в обуви. Принцип их действия схож с антиперспирантами, но их преимуществом является параллельное лечение грибковых инфекций и воспалений кожи. Среди самых популярных находятся такие препараты как:
При лечении врач может назначить и таблетки: Беллоид, Беллатаминал или другие, использование которых допускается только после консультации специалиста.
Что делать тем, у кого аллергия и нет возможности использовать мази, а ноги постоянно мокрые и холодные? Воспользоваться средствами физиотерапии, они дают хороший результат и при этом не вызывают побочных действий.
Пациентам, страдающим гипергидрозом, назначается курс ионофореза, который эффективен в отношении конечностей, которые имеют особенность замерзать, даже если эпидермис становится мокрым. В ходе процедуры пациент погружает ноги в ванночку с водой, через которую пропускают слабый заряд электротока: он воздействует на потовые железы, регулируя ионный обмен в глубоких слоях кожи.
Процедура с долговременным эффектом – уколы ботокса. Их делают в подошву ступней. Токсин затормаживает работу потовых желез, прекращая ее на срок от полугода до года. Делается несколько сеансов на каждую ступню по очереди. Используется этот метод редко, поскольку достаточно болезненный и имеет ряд противопоказаний.
Ванночки с травами
Если зимой ноги потеют и мерзнут, то необходимо выполнять ванночки с лекарственными растениями, что позволит устранить высокую потливость. Процедуры имеют антисептический и противовоспалительный эффекты, с ними восстановится кровообращение в конечностях. Можно воспользоваться любым из перечисленных рецептов:
- Потребуются теплая вода и яблочный уксус, которые надо взять равное количество и хорошенько размешать. Ноги держать в таком средстве необходимо не меньше 45 минут.
- Необходимы сухие мятные листья (2 ст. л.), которые заливаются водой (0,5 л.). После настаивания в течение 30 минут добавляется 2 литра воды. Ванночка принимается 20 минут.
- Нужна измельченная сухая кора ивы и дуба, которые смешивают в количестве 1:2. Потом компоненты надо залить горячей водой (0,5 литра на 3 ст. л. смеси). Кипячение происходит 10 минут. Ноги следует держать в отваре 15 минут.
- Следует взять плоды шиповника (1/2 стакана), которые варятся в воде (1 литр) 10 минут. Затем надо долить еще 2 литра воды и оставить настаиваться в течение получаса. Продолжительность процедуры – 15 минут.
- В воду (1 литр) надо засыпать морскую соль (1,5 ст. л.). После перемешивания можно опускать ступни на 1/3 часа.
- Шалфей (1 стакан) заливается кипящей водой (2 литра). Через 7-10 минут (когда температура воды станет приемлемой для кожи) нужно опустить ноги в ванночку на час.
- Измельченные сухие листья хвоща (2 ст. л.) заливаются кипящей водой (1/2 л.). Отвар ставится на плиту. Спустя 5 минут добавляется 0,5 л. воды. Ванночку нужно принимать 20 минут.
Если мерзнут ноги и потеют, необходимо пользоваться специальной диетой. Некоторые продукты становятся причиной появления высокого потоотделения. В этом случае требуется исключение:
- Перца, соли, специй, пряностей.
- Острых соусов.
- Чеснока.
- Кофе, какао, чая.
- Газированных и энергетических напитков.
- Жирного мяса, бобовых.
Меню должно включать гречку, нежирное вареное мясо, зелень, морковь. Из фруктов полезно употреблять инжир, а клубнику лучше не включать в рацион.
Почему ноги потеют и мерзнут одновременно


→ Домашнее лечение → Организм → Потоотделение
Почему у детей мёрзнут и потеют ноги
У ребёнка ступни, а также руки, спина, голова иногда сильно потеют из-за рахита. При этом состоянии в организме не хватает витамина Д. Гипергидроз ног может возникнуть вследствие нарушений в работе щитовидной железы или из-за гельминтоза.
Группа риска – у кого ноги потеют чаще
У некоторых гипергидроз проявляется чаще.
- В группу риска входят пожилые люди после 50 лет, подростки в период полового созревания.
- У мужчин и женщин, имеющих вредные привычки, постоянно потеют не только ноги, но и подмышки.
- Потные и холодные ступни бывают у людей, страдающих пониженным артериальным давлением.
Лечение
Прежде чем лечить повышенную потливость ног, нужно установить причину, из-за которой возникает проблема. Гипергидроз является лишь симптомом какого-то недуга. Какого именно – может сказать врач после тщательного обследования больного. Для установления точного диагноза и последующего лечения может потребоваться помощь кардиолога, невропатолога, эндокринолога.
Лечение гипергидроза ног проводит врач-дерматолог. Для устранения повышенной потливости назначают успокоительные препараты (настойку Валерианы или Пустырника) и лекарства, влияющие на симпатическую нервную систему. Если человек не может справиться со стрессом и нервными расстройствами самостоятельно, ему выписывают транквилизаторы (Феназепам), нейролептики (Сонапакс).
Для устранения повышенной потливости назначают медпрепараты, которые содержат атропин (Беллоид, Белласпон). Неприятный запах убирают с помощью Уротропина, им протирают ноги. Гипергидроз лечат Теймуровой пастой и Формагелем. Мази уменьшают секреторную активность потовых желез, убирают неприятный запах, борются с бактериями.
Народные средства
Что делать в домашних условиях и как с помощью народных средств вылечить повышенную потливость? С этой целью следует делать водные процедуры и протирать стопы средствами от пота.
Процедуры:
- Чтобы ноги перестали потеть, нужно делать ванночки. Ежедневно ступни следует мыть в отварах таких лекарственных трав: календула, чистотел, ромашка, хвоя, зверобой, кора дуба.
- Устранить неприятный запах поможет сода. Для этого в воду для мытья ступней добавить 2 ч. л. этого средства.
- Хорошо сужает поры чёрный чай. Необходимо в воду для мытья стоп добавить 3-4 пакетика чая.
- От повышенной потливости спасает морская вода или ванны с добавлением морской соли.
- Летом нужно как можно чаще купаться в открытых водоёмах, закалять организм, а также при возможности ходить босиком по тёплому песку или траве.
- С неприятным запахом борются с помощью протираний. Ноги обрабатывать водкой, перекисью водорода, нашатырным спиртом. После гигиенических процедур на стопы следует распылить спрей от запаха пота. С этой целью применяют антиперспиранты, содержащие хлорид алюминия (Драй Драй, Одабан, Драйру).
Если ступни постоянно холодные, делают массажи с эфирными маслами, спиртом, водкой. К мёрзнущим ступням можно приклеить перцовый пластырь. Чтобы ноги быстрее согрелись, после массажа или тёплых ванночек надевают шерстяные носки. Постоянно холодные нижние конечности нужно содержать в чистоте и в тепле.
Постоянно мерзнут ноги
Думаеи, больше половины из нас часто слышали от своих родных: «Ой, какие у тебя ледяные ноги»! Причинами могут быть:
- Давление. У гипертоников происходят сжатия сосудов, что ведет к снижению кровотока, а гипотоники страдают от слишком медленного кровообращения.
- Мало веса. Чересчур худые люди из-за недостатка жира плохо сохраняют тепло, а нижние конечности мерзнут в первую очередь.
- Стресс. Сосуды сужаются, что мешает нормальному кровоснабжению.
- Много одежды. Не стоит кутаться в сто слоев, без необходимости. Организм привыкает и начитает замерзать без привычного «капустного» обмундирования.
- Железодефицитная анемия. Нехватка гемоглобина ведет к низкому содержанию кислорода.
- Возраст. Процессы замедляются вследствие старения и от истощения мышечной ткани мерзнут ноги.
- Грибок. Весьма неприятная болезнь, вызывающая зуд и жжение и способствующая охлаждению ваших ножек.
Большинство причин связаны с работой сосудов. Следует постараться нормализовать хорошее кровоснабжение.
В группу риска попадают и дети, у которых могут весьма сильно мерзнуть ступни. Влияние оказывают:
- вегето-сосудистая дистония;
- анемия;
- слабый иммунитет;
- повышенная температура тела.
Важно! Не стоит паниковать, если вы обнаружили у новорожденного ребенка холодные ноги. У них еще не развит как следует теплообмен и для их возраста это нормально
Профилактика и лечение холодных ног
Невыявление ни одного заболевания или нежелание столкнуться с этим в будущем ведет к тому, чтобы:
- Укреплять сосуды. Замечательно поможет контрастный душ несколько раз в неделю.
- Делать физические упражнения для развития организма. В день займет 15 минут. Желательно освоить велоспорт, бассейн, бег.
- Делать массаж. От пальцев и до колена тщательно массировать каждый участок тела, чтобы улучшать кровоток. Рекомендуется использовать масла корицы и миндаля.
- Принимать острую пищу. Никто не требует, чтобы вы объедались китайской едой, но те же пельмешки можно посыпать черным перцем, лапшу заправить шашлычным кетчупом, а в салат добавить немного имбиря.
- Носить носки из натуральной шерсти. Несомненно, это первое про что думается, когда начинают мерзнуть ноги.
При обращении к врачу можно выслушать рекомендации по компрессам, получить направление на массаж и назначение некоторых лекарств, способствующих укреплению сосудов.
Потливость ступней и ладоней
 Sladic/iStock
Sladic/iStock
Почему потеют ступни и ладони? Потоотделение – нормальный процесс, который чаще происходит в области стоп, ладоней и подмышек. Но есть так называемый гипергидроз – повышенное потоотделение, которое может указывать на проблемы со здоровьем.
Чем раньше вы обратитесь к врачу, тем лучше. Ведь он сможет определить точную причину гипергидроза. Вот несколько заболеваний и проблем, которые вызывают этот симптом:
- Климакс и другие гормональные изменения
- Нарушение терморегуляции (чаще – у детей)
- Рахит (у детей) при наличии таких симптомов, как искривление костей ног, увеличение объёма живота
- Заболевания щитовидной железы
- Повышение внутричерепного давления
- Наличие глистов
- Туберкулёз
- Нарушение работы вегетативной нервной системы
- Проблемы с почками
- Нехватка витаминов
- Вегето-сосудистая дистония
Повышенное потоотделение также может быть особенностью вашего тела и иметь наследственный характер, быть связанным со стрессом и беспокойством, повышенной температурой тела.
Как избавиться от проблемы?
Если она является симптомом заболевания, то при его лечении симптом исчезнет. Но если потоотделение является особенностью вашего организма, вы можете повлиять на процесс потоотделения с помощью лекарств и процедур:
- Инъекции токсинов ботулизма
- Кремы, гели, мази для локального применения
- Приём препаратов, которые пропишет врач
- Инъекции ботокса
- Лазерная клиническая процедура
- Ионофорез
- Симпатэктомия – операция по удалению нервных окончаний, которые влияют на процесс потоотделения
В качестве профилактики советуем есть меньше острой пищи, горячих блюд и напитков, ходить в сауну или баню, контролировать свой вес, проходить обследования и консультации у врача. Поход в баню или сауну полезен тем, что ваше тело сможет избавиться от токсинов, которые нарушают работу вашего организма.
Также есть народные методы лечения гипергидроза:
- Добавьте в стакан воды чайную ложку уксуса. Хорошенько всё перемешайте и нанесите на проблемные участки кожи. Эффективней делать утром и вечером.
- Растворите в литре воды 1-2 столовые ложки нашатырного спирта. Протирайте раствором ладони, чтобы избавиться от потливости.
Будьте внимательны к своему здоровью и этим сигналам, так как они могут указывать на те или иные заболевания и нарушения работы организма. Если вы их выявите и обратитесь к врачу, вы сможете не только избавиться от симптома, но и вылечить или контролировать болезни.
Коррекция питания
Повышенная потливость ног требует соблюдение диеты:
- Ограничение употребление приправ, крепкого кофе и чая, газированных напитков, шоколада и алкоголя;
- Основа рациона: каши на воде, компоты и травяные отвары, супы с нежирными сортами мяса и рыбой, овощи и фрукты;
- Пища принимается в теплом виде;
- Норма жидкости в день – это 2-2,5л.
При вегето-сосудистой дистонии (ВСД) потливость стоп, раздражительность и частые нарушения сна являются частыми симптомами, и требуют своевременного лечения. При приступе ВСД организм подвергается стрессу, нарушаются обменные процессы, поэтому для пота характерен резкий неприятный запах.
При подтверждении ВСД помимо соблюдения гигиены и проведения медикаментозного лечения пациенту назначаются курсы массажа и психотерапии. Это позволит человеку научиться расслабляться и справляться со стрессовыми состояниями, что решит проблему повышенного потоотделения ног.


Проблема пожилых людей


С возрастом процессы в организме замедляются, кровь течет медленнее. Именно поэтому люди преклонного возраста так часто жалуются за холод. От него несильно помогает теплая одежда – циркуляцию крови нужно улучшать более решительными мерами.
Самый простой комплекс ежедневных упражнений поможет разогреть нижние конечности:
- Перекатывание с пятки на носок и обратно;
- Круговые движения ступней;
- Скалка для перекатывания ступнями.
А вот осваивать контрастный душ в пожилом возрасте не рекомендуется – велик риск ухудшить общее состояние и спровоцировать болезни. Зато можно обтереть стопы уксусом или водкой, надев после теплые носки, например, шерстяные.
Проблема решаема
Различают начальную стадию гипергидроза, среднюю и тяжелую. Лечение во всех трех случаях разное. Что делать, когда потеют и мерзнут ноги, подскажет опытный дерматолог. Прежде всего, стоит поменять обувь: приобрести туфли или сапоги из натуральных материалов и не ходить по дому в синтетических закрытых тапках.
Нужно делать утром и вечером контрастные ванночки, попеременно менять воду в душе с холодной на теплую и наоборот. Эти меры в некоторых случаях помогают не хуже всяких лекарств.
На начальной стадии гипергидроза помогают лекарственные травы. Холодный пот излечивает самодельная присыпка. Нужно перемолоть в порошок молодую кору дуба, добавить ее в плотные, без дырочек, хлопчатобумажные или шерстяные носки. После чего надевают их на ноги. Такое лечение следует продолжать месяц.
Можно делать ежедневно ванночку с травяным сбором. Листья шалфея, крапивы и мяты берут в равных пропорциях, заливают кипящей водой, настаивают. Ноги нужно парить четверть часа в теплом растворе. За месяц ноги перестанут потеть.
Помогают также обтирания яблочным уксусом или лимонным соком. Эти натуральные кислоты разбавляют в небольшом количестве воды: берут столовую ложку на стакан кипяченой воды. Махровое полотенце смачивают в растворе и натирают им ступни. Не вытирают, они должны высохнуть естественным образом.
Хорошим средством признают лавандовое масло. Его нужно интенсивно втирать в кожу стоп раз в сутки, потом -надевать носки.
При уже развившемся гипергидрозе вечно потеющие холодные ноги травами не вылечишь. В некоторых случаях дерматологи назначают лечение антиперспирантами. Благодаря хлориду алюминия, который содержится в этих средствах, значительно сужаются потовые канальцы и ноги потеют меньше. Нельзя применять антиперспиранты в сильную жару, при больших физических нагрузках. Из-за почти перекрытых канальцев пот не может выделяться, появляется отечность.
Лекарство наносится в вечернее время на чистые ступни. Применять его нужно не чаще 2 раз в неделю. Более действенным является лечение ботоксом. Многоразово обкалывается сначала одна нога, потом — другая. Ботокс вводится под кожу каждой ступни. Данная процедура противопоказана больным сахарным диабетом, людям с повышенной мышечной слабостью.
httpv://www.youtube.com/watch?v=embed/A2YdQwxL1is
Чрезмерную потливость эффективно излечивают при помощи геонофореза. Ноги ставят в таз с водой, туда же опускают специальный прибор, которые дает переменные слабые импульсы электрического тока. Процедуру рекомендуется повторять через день. Курс лечения — 10 дней.
Почему ноги холодные и потеют: причины, что делать
ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:
ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу – НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>Народные методы
Метод лечения подбирается доктором после обследования. Виды препаратов и длительность курса зависит от того почему потеют ноги. Прописывая курс терапии, врач включает в медикаментозное и хирургическое лечение, особое питание и психотерапевтическое воздействие. Не исключают методы домашнего лечения. Потные стопы лечат дома при помощи ножных ванн, в состав которых входят ромашка, мята и другие целебные растения.
- «Формагель», наноситься на кожу тонкой пленкой, избавляет от потливости на 2 недели.
- «Борозин». Препарат в виде порошка, который высыпают в обувь.
- Теймурова паста.
- «Драй-драй» и т. п.
При аномальном потоотделении рекомендуют оперативное лечение. В странах СНГ хирургическое лечение потливости только набирает популярность. Оперативное вмешательство рискованно и требует полного наркоза пациента. Виды операций:
- Стволовая эндоскопическая симпатэктомия. Делают такие операции при нарушениях в работе нервной системы.
- Кюретаж, когда хирургически выскабливают внутреннюю поверхность кожи.
Лазерная терапия и инъекции ботокса блокируют нервные импульсы к потовым железам. Минус инъекций в том, что через 6 месяцев их нужно повторить. Если холодные ноги потеют, врачи советуют прибегнуть к физиотерапевтическим методам. Но предупреждают, что результат заметен около полугода, после чего курс процедур необходимо повторить. При гипергидрозе рекомендуют:
- рефлексотерапию;
- фотофорез;
- ионофорез:
- электроэпиляцию.
Внимание! Народная медицина включает огромное изобилие различных рецептов, помогающих снизить симптомы и избавиться от проблемы. Однако следует помнить, что далеко не все болезни можно излечить таким образом
Ответив на вопрос: почему ноги потеют, нужно ответить на следующий: стоит ли их лечить? Конечно, стоит.
- Во-первых, если потливость связана с другими заболеваниями их нужно лечить, поскольку они могут быть несовместимы с жизнью;
- Во-вторых, постоянно холодные ноги – не самое приятное ощущение, к тому же вызывает стеснительность, ограничивая возможности общения человека;
- В-третьих, они сами могут стать источником дополнительного заболевания.


Поэтому излишнюю потливость необходимо устранять, тем более что на сегодняшний день существует масса способов, как это сделать: от народных средств до новейших достижений фармакологии.
Итак, что делать, если ноги холодные и потеют?
Первым делом нужно вспомнить о ежедневной гигиене ступней. Регулярно мыть ноги, носить носки и обувь правильного размера и из натуральных материалов. Поменять старые домашние тапочки на новые, использовать специальные дезодорирующие стельки и средства, снижающие потоотделение.
Второй пункт – это правильное питание. Одной из причин того, что руки и ноги мокрые, является употребление «опасных» продуктов:
- приправ;
- чеснока;
- кофе и чая;
- энергетиков;
- алкоголя;
- жирного мяса;
- сладких газированных напитков;
- шоколада.
Эти продукты способствуют приливу крови и потению организма. Исключив их из меню, можно значительно улучшить свое состояние. Также желательно исключить бобовые и молочные продукты, клубнику, ограничить мучное.
Справиться с гипергидрозом на конечностях можно и с помощью использования антиперспирантов. Действие этих средств основано на сужении пор и ограничении выхода влаги, они наносятся на определенные места на чистую и сухую кожу.
Используют их не чаще двух раз в неделю. При этом наносить антиперсперант в жаркую погоду или перед занятиями спортом нельзя, поскольку это ограничит естественное потоотделение и может привести к отекам и воспалению потовых желез.
Приобрести антиперспиранты можно в любой аптеке или косметическом магазине. В аптеках обычно предлагаются средства более сильные, предназначенные именно для лечения, перед их применением нужно обязательно изучить инструкцию.
При лечении врач может назначить и таблетки: Беллоид, Беллатаминал или другие, использование которых допускается только после консультации специалиста.
Что делать тем, у кого аллергия и нет возможности использовать мази, а ноги постоянно мокрые и холодные? Воспользоваться средствами физиотерапии, они дают хороший результат и при этом не вызывают побочных действий.
Пациентам, страдающим гипергидрозом, назначается курс ионофореза, который эффективен в отношении конечностей, которые имеют особенность замерзать, даже если эпидермис становится мокрым. В ходе процедуры пациент погружает ноги в ванночку с водой, через которую пропускают слабый заряд электротока: он воздействует на потовые железы, регулируя ионный обмен в глубоких слоях кожи.
Процедура с долговременным эффектом – уколы ботокса. Их делают в подошву ступней. Токсин затормаживает работу потовых желез, прекращая ее на срок от полугода до года. Делается несколько сеансов на каждую ступню по очереди. Используется этот метод редко, поскольку достаточно болезненный и имеет ряд противопоказаний.
Причины потных ног
Случается, что ноги влажные при активных физических нагрузках или при высокой температуре воздуха. Это считается нормальной физиологической реакцией, которая обусловлена терморегуляцией организма. Но если ноги постоянно потеют без повода, то высока вероятность диагностирования гипергидроза у человека.
Если проявления гипергидроза не было замечено ранее, а ноги покрываются холодным потом, то излишнюю потливость, скорее всего, вызвала интоксикация организма спиртными и наркотическими веществами, или образование раковых опухолей. Гипергидроз — излишнее потоотделение кожного покрова конечностей. Проявляется заболевание с самого детства.
Встречается, что у людей с астеническим телосложением, конечности холодеют из-за конституции скелета. Это считается нормой. Если ноги потеют и мерзнут одновременно, вероятно, что патология видимый признак серьезного недуга. Гипергидроз сопутствует таким заболеваниям:
- Сахарный диабет проявляется в излишнем потоотделении верхней части тела.
- Патологии эндокринной системы, такие как гипотиреоз.
- Заболевания сердца и сосудов. Гипотония, гипертония, инфаркт или сердечная недостаточность.
- Инфекции разной степени, от ОРВИ до туберкулеза.
- Неврозы и психологические проблемы.
Почему же ноги потеют даже когда холодные
На самом деле, в большинстве случаев это легко устранимые, однако не всегда очевидные факторы. Так, частой причиной, почему ноги холодные и все равно потеют является недостаточная гигиена, поскольку не смытый с поверхности ступней пот, а в придачу – пыль и грязь, попросту закупоривают поры. Как следствие, нарушается нормальное выведение секрета наружу и чтобы обеспечить нормальное, необходимое для поддержания водно-солевого баланса, потоотделение, потовые железы работают максимально интенсивно. Более интенсивно, чем это необходимо на самом деле.
Подобное влияние оказывает и ношение закрытой обуви, наличие на ступнях большого количества огрубевшей кожи, неухоженные ногти. Все эти факторы создают отличные, можно сказать, идеальные условия для активного размножения бактерий, продукты жизнедеятельности которых не только закупоривают поры, но и являются причиной крайне неприятного запаха.
Правила ухода за ногами для предотвращения потливости и запаха.
Особенно стоит отметить влияние эмоционального напряжения, из-за которого ноги чаще всего потеют именно холодным потом. Все дело в том, что при чувстве страха, переживании, агрессии или раздраженности, нервная система в преддверии возможной опасности инстинктивно вырабатывает повышенное количество пота, делая ноги мокрыми даже когда они мерзнут. Этот процесс заложен природой и необходим для повышенного сцепления ступней с поверхностью, дабы легче справиться с возможной угрозой.
Все чаще, врачам приходится наблюдать и наследственный фактор. В медицине это явление называют первичный гипергидроз. К сожалению, на сегодняшний день, ученым не удается установить истинные физиологические процессы, способствующие развитию передаваемой по наследству потливости. Известно, что чаще всего она возникает у детей.
Признаки плоскостопия, следствием которого может быть постоянная потливость ног.
- Нарушений в работе эндокринной системы;
- Сердечно-сосудистых заболеваний;
- Серьезных нарушений в работе центральной нервной системы;
- Грибковых инфекций;
- Плоскостопия;
- Гормональных нарушений в подростковом возрасте либо в период менопаузы;
- Сильной наркотической или алкогольной зависимости.
В любом случае, не стоит самостоятельно придумывать себе страшный диагноз.
Рациональным решением будет своевременное обращение в ближайшее медицинское учреждение и сдача стандартных анализов.
→ Домашнее лечение → Организм → Потоотделение
У ребёнка ступни, а также руки, спина, голова иногда сильно потеют из-за рахита. При этом состоянии в организме не хватает витамина Д. Гипергидроз ног может возникнуть вследствие нарушений в работе щитовидной железы или из-за гельминтоза.
У некоторых гипергидроз проявляется чаще.
- В группу риска входят пожилые люди после 50 лет, подростки в период полового созревания.
- У мужчин и женщин, имеющих вредные привычки, постоянно потеют не только ноги, но и подмышки.
- Потные и холодные ступни бывают у людей, страдающих пониженным артериальным давлением.
Лечение
Прежде чем лечить повышенную потливость ног, нужно установить причину, из-за которой возникает проблема. Гипергидроз является лишь симптомом какого-то недуга. Какого именно – может сказать врач после тщательного обследования больного. Для установления точного диагноза и последующего лечения может потребоваться помощь кардиолога, невропатолога, эндокринолога.
Лечение гипергидроза ног проводит врач-дерматолог. Для устранения повышенной потливости назначают успокоительные препараты (настойку Валерианы или Пустырника) и лекарства, влияющие на симпатическую нервную систему. Если человек не может справиться со стрессом и нервными расстройствами самостоятельно, ему выписывают транквилизаторы (Феназепам), нейролептики (Сонапакс).
Для устранения повышенной потливости назначают медпрепараты, которые содержат атропин (Беллоид, Белласпон). Неприятный запах убирают с помощью Уротропина, им протирают ноги. Гипергидроз лечат Теймуровой пастой и Формагелем. Мази уменьшают секреторную активность потовых желез, убирают неприятный запах, борются с бактериями.
Народные средства
Что делать в домашних условиях и как с помощью народных средств вылечить повышенную потливость? С этой целью следует делать водные процедуры и протирать стопы средствами от пота.
Процедуры:
- Чтобы ноги перестали потеть, нужно делать ванночки. Ежедневно ступни следует мыть в отварах таких лекарственных трав: календула, чистотел, ромашка, хвоя, зверобой, кора дуба.
- Устранить неприятный запах поможет сода. Для этого в воду для мытья ступней добавить 2 ч. л. этого средства.
- Хорошо сужает поры чёрный чай. Необходимо в воду для мытья стоп добавить 3-4 пакетика чая.
- От повышенной потливости спасает морская вода или ванны с добавлением морской соли.
- Летом нужно как можно чаще купаться в открытых водоёмах, закалять организм, а также при возможности ходить босиком по тёплому песку или траве.
- С неприятным запахом борются с помощью протираний. Ноги обрабатывать водкой, перекисью водорода, нашатырным спиртом. После гигиенических процедур на стопы следует распылить спрей от запаха пота. С этой целью применяют антиперспиранты, содержащие хлорид алюминия (Драй Драй, Одабан, Драйру).
Если ступни постоянно холодные, делают массажи с эфирными маслами, спиртом, водкой. К мёрзнущим ступням можно приклеить перцовый пластырь. Чтобы ноги быстрее согрелись, после массажа или тёплых ванночек надевают шерстяные носки. Постоянно холодные нижние конечности нужно содержать в чистоте и в тепле.
Думаеи, больше половины из нас часто слышали от своих родных: «Ой, какие у тебя ледяные ноги»! Причинами могут быть:
- Давление. У гипертоников происходят сжатия сосудов, что ведет к снижению кровотока, а гипотоники страдают от слишком медленного кровообращения.
- Мало веса. Чересчур худые люди из-за недостатка жира плохо сохраняют тепло, а нижние конечности мерзнут в первую очередь.
- Стресс. Сосуды сужаются, что мешает нормальному кровоснабжению.
- Много одежды. Не стоит кутаться в сто слоев, без необходимости. Организм привыкает и начитает замерзать без привычного «капустного» обмундирования.
- Железодефицитная анемия. Нехватка гемоглобина ведет к низкому содержанию кислорода.
- Возраст. Процессы замедляются вследствие старения и от истощения мышечной ткани мерзнут ноги.
- Грибок. Весьма неприятная болезнь, вызывающая зуд и жжение и способствующая охлаждению ваших ножек.
Большинство причин связаны с работой сосудов. Следует постараться нормализовать хорошее кровоснабжение.
В группу риска попадают и дети, у которых могут весьма сильно мерзнуть ступни. Влияние оказывают:
- вегето-сосудистая дистония;
- анемия;
- слабый иммунитет;
- повышенная температура тела.
Важно! Не стоит паниковать, если вы обнаружили у новорожденного ребенка холодные ноги. У них еще не развит как следует теплообмен и для их возраста это нормально
Невыявление ни одного заболевания или нежелание столкнуться с этим в будущем ведет к тому, чтобы:
- Укреплять сосуды. Замечательно поможет контрастный душ несколько раз в неделю.
- Делать физические упражнения для развития организма. В день займет 15 минут. Желательно освоить велоспорт, бассейн, бег.
- Делать массаж. От пальцев и до колена тщательно массировать каждый участок тела, чтобы улучшать кровоток. Рекомендуется использовать масла корицы и миндаля.
- Принимать острую пищу. Никто не требует, чтобы вы объедались китайской едой, но те же пельмешки можно посыпать черным перцем, лапшу заправить шашлычным кетчупом, а в салат добавить немного имбиря.
- Носить носки из натуральной шерсти. Несомненно, это первое про что думается, когда начинают мерзнуть ноги.
При обращении к врачу можно выслушать рекомендации по компрессам, получить направление на массаж и назначение некоторых лекарств, способствующих укреплению сосудов.
Потливость ступней и ладоней
Лечить всегда тяжелее, чем соблюдать меры профилактики. Чтобы мокрые ноги не появились в жизни человека нужно соблюдать принципы правильного питания, здорового образа жизни и элементарного ухода за стопами. Надо включить в рацион продукты, которые содержат витамины группы В. Витамины этой группы находятся в продуктах животного происхождения, в мясе и яйцах.


Sladic/iStock
Почему потеют ступни и ладони? Потоотделение – нормальный процесс, который чаще происходит в области стоп, ладоней и подмышек. Но есть так называемый гипергидроз – повышенное потоотделение, которое может указывать на проблемы со здоровьем.
Чем раньше вы обратитесь к врачу, тем лучше. Ведь он сможет определить точную причину гипергидроза. Вот несколько заболеваний и проблем, которые вызывают этот симптом:
- Климакс и другие гормональные изменения
- Нарушение терморегуляции (чаще – у детей)
- Рахит (у детей) при наличии таких симптомов, как искривление костей ног, увеличение объёма живота
- Заболевания щитовидной железы
- Повышение внутричерепного давления
- Наличие глистов
- Туберкулёз
- Нарушение работы вегетативной нервной системы
- Проблемы с почками
- Нехватка витаминов
- Вегето-сосудистая дистония
Повышенное потоотделение также может быть особенностью вашего тела и иметь наследственный характер, быть связанным со стрессом и беспокойством, повышенной температурой тела.
Как избавиться от проблемы?
Если она является симптомом заболевания, то при его лечении симптом исчезнет. Но если потоотделение является особенностью вашего организма, вы можете повлиять на процесс потоотделения с помощью лекарств и процедур:
- Инъекции токсинов ботулизма
- Кремы, гели, мази для локального применения
- Приём препаратов, которые пропишет врач
- Инъекции ботокса
- Лазерная клиническая процедура
- Ионофорез
- Симпатэктомия – операция по удалению нервных окончаний, которые влияют на процесс потоотделения
В качестве профилактики советуем есть меньше острой пищи, горячих блюд и напитков, ходить в сауну или баню, контролировать свой вес, проходить обследования и консультации у врача. Поход в баню или сауну полезен тем, что ваше тело сможет избавиться от токсинов, которые нарушают работу вашего организма.
Также есть народные методы лечения гипергидроза:
- Добавьте в стакан воды чайную ложку уксуса. Хорошенько всё перемешайте и нанесите на проблемные участки кожи. Эффективней делать утром и вечером.
- Растворите в литре воды 1-2 столовые ложки нашатырного спирта. Протирайте раствором ладони, чтобы избавиться от потливости.
Будьте внимательны к своему здоровью и этим сигналам, так как они могут указывать на те или иные заболевания и нарушения работы организма. Если вы их выявите и обратитесь к врачу, вы сможете не только избавиться от симптома, но и вылечить или контролировать болезни.
Ванночки с травами
Если зимой ноги потеют и мерзнут, то необходимо выполнять ванночки с лекарственными растениями, что позволит устранить высокую потливость. Процедуры имеют антисептический и противовоспалительный эффекты, с ними восстановится кровообращение в конечностях. Можно воспользоваться любым из перечисленных рецептов:
- Потребуются теплая вода и яблочный уксус, которые надо взять равное количество и хорошенько размешать. Ноги держать в таком средстве необходимо не меньше 45 минут.
- Необходимы сухие мятные листья (2 ст. л.), которые заливаются водой (0,5 л.). После настаивания в течение 30 минут добавляется 2 литра воды. Ванночка принимается 20 минут.
- Нужна измельченная сухая кора ивы и дуба, которые смешивают в количестве 1:2. Потом компоненты надо залить горячей водой (0,5 литра на 3 ст. л. смеси). Кипячение происходит 10 минут. Ноги следует держать в отваре 15 минут.
- Следует взять плоды шиповника (1/2 стакана), которые варятся в воде (1 литр) 10 минут. Затем надо долить еще 2 литра воды и оставить настаиваться в течение получаса. Продолжительность процедуры – 15 минут.
- В воду (1 литр) надо засыпать морскую соль (1,5 ст. л.). После перемешивания можно опускать ступни на 1/3 часа.
- Шалфей (1 стакан) заливается кипящей водой (2 литра). Через 7-10 минут (когда температура воды станет приемлемой для кожи) нужно опустить ноги в ванночку на час.
- Измельченные сухие листья хвоща (2 ст. л.) заливаются кипящей водой (1/2 л.). Отвар ставится на плиту. Спустя 5 минут добавляется 0,5 л. воды. Ванночку нужно принимать 20 минут.
Если мерзнут ноги и потеют, необходимо пользоваться специальной диетой. Некоторые продукты становятся причиной появления высокого потоотделения. В этом случае требуется исключение:
- Перца, соли, специй, пряностей.
- Острых соусов.
- Чеснока.
- Кофе, какао, чая.
- Газированных и энергетических напитков.
- Жирного мяса, бобовых.
Меню должно включать гречку, нежирное вареное мясо, зелень, морковь. Из фруктов полезно употреблять инжир, а клубнику лучше не включать в рацион.
Почему ноги холодные и потеют: причины, что делать

Грибок ногтей
Потливость является естественным процессом организма человека. Она часто возникает из-за повышенной температуры воздуха или после физических нагрузок. Если же конечности потеют без видимых причин и при этом остаются холодными, значит, имеется определенный сбой в организме и необходимо внимательнее отнестись к собственному здоровью. Рекомендуется пройти комплексное обследование, после которого назначаются медикаментозные препараты и даются рекомендации по использованию народных средств.
1
ПричиныЧаще всего причина – в заболевании, которое называется гипергидроз. При нем наблюдается повышенная потливость, даже когда нагрузки были не слишком большими или причиной могло послужить лишь небольшое чувство волнения. Первые симптомы заболевания отмечаются в раннем возрасте: у ребенка ступни и ладошки постоянно являются увлажненными и становятся холодными даже от небольшого ветра.
Причиной чрезмерной выработки пота могут стать серьезные патологии – сахарный диабет или проблемы со щитовидной железой. Схожая симптоматика отмечается при повышенной выработке гормона, отвечающего за рост. Существуют и иные проблемы, при которых можно наблюдать одновременно холодность и потливость нижних конечностей:
- шок;
- артериальная гипотензия;
- интоксикация;
- инфаркт;
- туберкулез.
При постоянно мерзнущих и потливых ногах часто появляется неприятных запах, что способно доставить дискомфорт как женщинам, так и мужчинам. Причины влажности стоп могут крыться и в развитии таких заболеваний, как экзема или дерматит. Поэтому важно определить, почему появились такие проблемы, и своевременно начать лечение.

Почему сильно потеют ноги и как избавиться от проблемы в домашних условиях?
2
Проведение лечебных мероприятийЕсли ноги остаются холодными не только зимой и летом и при этом сильно потеют, важно не откладывать поход к специалисту. Только врач сможет точно поставить диагноз и назначить необходимые процедуры. Чаще всего применяются:
- Антиперспиранты. Дезодоранты помогают сузить кожные железы, поэтому повышенного потоотделения не происходит. Не рекомендуется использование данных средств при интенсивных нагрузках: в этом случае они приведут к отекам.
- Медикаментозное лечение. При незначительных нарушениях применяют физиотерапию. Если улучшений не наблюдается, то врач сможет порекомендовать инъекции ботокса, которые делают в обе ступни. Данная процедура противопоказана больным сахарным диабетом и при ослабленности мышечных тканей.
- Диетотерапия. Врач обязательно назначает диету, в которой не будет содержаться продуктов, повышающих потоотделение: это газированная вода, соль, кофе, острые соусы, бобы, жирное мясо, шоколад. Все блюда нужно употреблять только теплыми. Жидкости же следует пить как можно меньше.
Не менее важным в лечении гипергидроза является соблюдение личной гигиены. Рекомендуется ежедневно мыться в ванной. При повышенной потливости стоп следует носить белье без добавления синтетических волокон. При выборе обуви лучше отдать предпочтение той, что изготовлена из натурального материала. Не менее важно, чтобы она была комфортной.
3
Средства народной медициныСуществуют средства для чрезмерной потливости при холодных ногах, чаще всего применяются ванночки.
Многие целители рекомендуют по утрам и вечерам делать водные процедуры, помещая нижние конечности сначала в холодную, а потом в горячую воду.
Чтобы повысить эффективность действия, необходимо применять растения, обладающие лечебным эффектом. Из них готовят особые отвары, которые добавляют в ванночки. Хорошего результата удается добиться благодаря таким рецептам:
Рецепт | Применение |
| Налить в емкость и поместить внутрь ноги. Оставаться в таком положении на протяжении четверти часа |
| Вылить содержимое в ванночку. Опустить в нее нижние конечности на треть часа |
Растворить 3 ст. л.соли, желательно морской, в паре литров жидкости (вода должна быть теплой) | Ноги поместить в солевой раствор и погреть на протяжении 20 минут. После этого обязательно ополоснуть под проточной водой и вытереть насухо |
| Вылить в емкость с парой литров чистой воды и держать в ней ноги 20 минут |
| Вылить в емкость и держать ступни в составе в течение получаса |
| Долить небольшое количество жидкости и подержать в средстве ноги на протяжении 30-40 минут |
| Добавить в ванночку и поместить внутрь конечности на 25 минут |
Смешать яблочный уксус с теплой водой в равном соотношении | Процедуру проводить в течение получаса |
| Благодаря эфиру запах пота исчезает мгновенно. Необходимо пользоваться такими ванночками постоянно, чтобы избавиться от неприятного аромата. Дополнительно рекомендуется проводить массаж, при котором на стопы наносится эфирное масло лаванды |
| Дольку лимона можно также использовать для протирания ступней. Кроме того, применение находят и корочки фрукта. Их помещают в кипяток и проваривают в течение 10 минут, после чего отвар цедры можно использовать аналогично лимонному соку |
Средства народной медицины дают положительный эффект. Однако не стоит забывать, что причины потливости при холодных ногах могут крыться в серьезных заболеваниях, поэтому при систематическом повторении явления нужно обязательно обратиться к врачу и не заниматься самолечением.
12 советов по их предотвращению и избавлению от них
Часто бывает, что ноги потеют, но чрезмерное потоотделение может указывать на состояние, называемое гипергидрозом. Потливость ног также может привести к другим проблемам со здоровьем, таким как запах ног, грибок стопы спортсмена и грибок ногтей на ногах.
По данным Международного общества гипергидроза, от гипергидроза страдают почти 5 процентов людей во всем мире. Те, у кого чрезмерное потоотделение стоп (это называется подошвенным гипергидрозом), могут изо всех сил пытаться сохранить их сухими в течение дня.Потовые железы продолжают выделять огромное количество пота, что многим кажется неудобным и неудобным.
Есть много способов справиться с подошвенным гипергидрозом. В этой статье мы расскажем о 12 методах предотвращения и контроля потливости ног.
Люди могут попробовать использовать следующие методы для предотвращения потливости ног:
1. Ведение журнала эпизодов потливости
Записывайте эпизоды потливости ног в блокноте и ищите закономерности. Это может помочь определить продукты, ситуации или эмоции, вызывающие потоотделение ног.Затем можно предпринять шаги, чтобы ограничить или избежать этих триггеров.
2. Носить правильные носки
Поделиться на Pinterest В теплое время года человеку следует носить хлопковые носки для хорошей вентиляции.Выбирайте лучшие носки по сезону и активности.
Носите хлопковые носки в теплое время года для хорошей вентиляции. Шерсть – хороший вариант для зимних месяцев. Избегайте нейлона, поскольку эта синтетическая ткань может задерживать влагу.
Некоторые производители также делают носки, отводящие влагу от кожи.Обычно влагоотводящие носки можно купить в магазинах спорттоваров.
Другие типы спортивных носков имеют вентиляционные панели или содержат химические вещества, уменьшающие количество бактерий на ступнях, что сводит к минимуму влажность ступней и запах.
3. Использование противогрибковых порошков
Противогрибковый порошок для ног поможет сохранить ноги сухими и без запаха.
Альтернативный вариант – слегка присыпать ступни кукурузным крахмалом. Однако кукурузный крахмал не борется с грибком, как противогрибковые порошки.
4. Нанесение антиперспиранта
Ступни содержат больше потовых желез на дюйм, чем любая другая часть тела. На каждой ступне примерно 125 000 потовых желез.
Дезодорант-антиперспирант – это простое в использовании средство от потных ног. Эти продукты временно блокируют работу потовых желез.
Американская академия дерматологии рекомендует наносить антиперспирант на сухие ноги перед сном и смывать утром. Люди должны повторять это еще 3 или 4 ночи подряд, а затем переходить на прием один или два раза в неделю.
5. Выбор подходящей обуви
Ищите обувь из дышащей ткани, например холста или кожи. Избегайте лакированной или пластиковой обуви, так как они не пропускают хороший воздух и могут задерживать пот внутри обуви.
Убедитесь, что обувь подходящего размера. Слишком тесная обувь стесняет пальцы ног и способствует поту ног.
Стельки также могут облегчить потливость ног. Ищите впитывающие или дезодорирующие стельки, которые отводят влагу и предотвращают появление запаха ног.
6. Сохраняйте водный баланс
Обильное питье, особенно в жаркие дни или во время тренировок, помогает регулировать температуру тела и снижает вероятность потоотделения.
Даже самые лучшие профилактические методы не всегда помогают предотвратить потливость ног. При потоотделении могут помочь следующие действия:
7. Мытье ног
Поделиться на Pinterest Мытье ног не реже одного раза в день необходимо для предотвращения распространения бактерий.Мытье потных ног не только смывает пот и бактерии, но и охлаждает кожу и уменьшает потоотделение.
Старайтесь мыть ноги хотя бы один раз, если не два раза в день. Используйте безрецептурное противогрибковое мыло или добавьте в воду несколько капель противомикробного эфирного масла, например, масла чайного дерева или эвкалипта.
Тщательно высушите ступни, особенно между пальцами. Влажные ноги позволяют размножаться бактериям и грибкам.
Нанесите легкую пыль противогрибкового порошка или кукурузного крахмала перед тем, как надеть хлопковые носки и дышащую обувь.
8. Замачивание ног в черном чае
Использование черного чая может быть эффективным способом остановить потоотделение.
Это необычное лекарство включает в себя замачивание ног в тазе с теплой водой с двумя пакетиками черного чая. Содержащиеся в чае дубильные вещества закрывают поры кожи, уменьшая потоотделение.
Позвольте потным ногам впитаться в течение 20 минут за раз. При необходимости повторяйте эту процедуру ежедневно.
9. Ношение запасных носков
Если невозможно вымыть или замочить ноги, наденьте новые носки. Опять же, выбирайте носки из влагоотводящего или натурального хлопка. Держите запасные пары носков в школе или на работе, чтобы можно было мгновенно освежить ноги.
10. Смена обуви
Горячая обувь сделает ноги теплее и потнее. Когда ноги начнут потеть, переоденьтесь в прохладную свежую обувь.
Старайтесь не носить одну и ту же пару обуви 2 дня подряд. Это дает обуви возможность полностью высохнуть между носками. Чтобы ускорить этот процесс, оставьте обувь на улице на 1–2 часа в сухие дни.
11. Применение медицинского спирта
Для быстрого облегчения нанесите небольшое количество медицинского спирта между пальцами ног или на потные участки ступней.Это мгновенно высушит ноги и избавит от неприятного запаха.
Тем не менее, важно избегать регулярного использования этого средства, так как оно может слишком сильно высушить стопы и вызвать раздражение кожи.
12. Попробовать ионтофорез
Поделиться на PinterestИонофорез может временно заблокировать выход пота из потовых желез.Американская педиатрическая медицинская ассоциация рекомендует людям с потными ногами метод, называемый ионофорезом.
Ионофорез использует воду для пропускания слабого электрического тока через кожу ног.Он временно блокирует выход пота из потовых желез.
В одном небольшом исследовании 88 процентов участников с потными руками, ногами или и тем и другим продемонстрировали положительный ответ на ионофорез, хотя им приходилось повторять терапию каждые 3-4 недели для сохранения результатов.
Люди с потными ногами могут найти аппараты для ионофореза для домашнего использования в Интернете или в некоторых аптеках.
Если приведенные выше советы не уменьшают потоотделение стоп, лучше обратиться к врачу.Ортопед может помочь людям справиться с подошвенным гипергидрозом, а врач может объяснить варианты лечения чрезмерного потоотделения на других участках тела, таких как руки, лицо, кожа головы и подмышки.
Врач диагностирует повышенное потоотделение, попросив пациента описать свои симптомы и проведя медицинский осмотр. Они также могут сделать йодный тест на крахмал.
Чтобы выполнить этот тест, они нанесут раствор йода на ступни. Как только йод впитается, врач посыпает ступни кукурузным крахмалом.Если кожа становится темно-синей, это указывает на чрезмерное потоотделение.
После диагностики повышенного потоотделения врач может прописать антиперспирант по рецепту, такой как Drysol, или пероральные препараты, называемые холинолитиками.
В качестве альтернативы они могут порекомендовать серию инъекций ботокса. Хотя люди обычно используют уколы ботокса в косметических целях, этот препарат может остановить чрезмерное потоотделение. Некоторые исследования показывают, что эффект длится в среднем 6–9 месяцев и приводит к высокому уровню удовлетворения.
В тяжелых случаях гипергидроза может потребоваться симпатэктомия. Эта хирургическая процедура включает перерезание определенных нервов, чтобы прервать сигналы, вызывающие чрезмерное потоотделение тела.
Потные ступни часто доставляют дискомфорт, а некоторых людей они могут смущать. Существует множество домашних средств для предотвращения и лечения потливости ног.
Хорошая гигиена стопы необходима для борьбы с чрезмерным потоотделением и предотвращения неприятного запаха ног и инфекций.
Если домашние средства не помогут, врач порекомендует более сильные методы лечения гипергидроза стоп.
.Холодные потные ноги Причины, беспокойство, зимой, ночью и как остановить ноги Всегда холодные и потные
Хотя это очень раздражает, многим людям в какой-то момент приходится бороться с холодными потными ногами. Вот причины холодного потоотделения ног, такие как зима и беспокойство, как остановить холодные потные ноги с помощью обычных процедур и мер самообслуживания для людей, у которых ноги всегда холодные и потеют, особенно ночью, в постели.
Холодные потные ноги вызывают
Что вызывает холодные потные ноги ночью, зимой и в обычное время? Холодные потные ноги часто являются показанием к заболеванию, известному как гипергидроз, при котором человек потеет «… чрезмерно и непредсказуемо», как говорит Medline Plus.
Когда ноги потеют, им становится некомфортно.Потоотделение – это естественный охлаждающий механизм организма. Когда пот испаряется, он отводит тепло от кожи, что приводит к охлаждающему эффекту.
Потоотделение возникает, когда температура тела повышается в результате физических упражнений, жара и жаркой погоды. Любые ситуации, которые вызывают у кого-то гнев, нервозность, беспокойство, страх, смущение и т. Д., Также могут вызвать потоотделение.
У людей с гипергидрозом наблюдается повышенная активность потовых желез, и они могут потеть даже при отсутствии вышеперечисленных триггеров.Когда поражены стопы, состояние называется подошвенным гипергидрозом. Точная причина подошвенного гипергидроза неизвестна, но генетика может сыграть свою роль; исследования показали, что это состояние передается в семьях.
В большинстве случаев это также не связано с каким-либо другим заболеванием.
Беспокойство о холодных потных ногах
Из-за беспокойства мои ноги становятся холодными и вспотевшими? Согласно пациенту, беспокойство может усугубить гипергидроз, и часто с этим связаны холодные потные ноги.На самом деле беспокойство по поводу потоотделения может усугубить его.
Так что не удивляйтесь, если в день собеседования вам станет холодно в ногах или если невеста вдруг начнет жаловаться на холодные ноги.
Помимо таких разовых инцидентов, есть люди, которым постоянно приходится иметь дело с холодными ногами в результате жизни, характеризующейся высоким уровнем тревоги.
Холодные потные ноги зимой
Почему у вас мерзнут ноги, которые потеют зимой? Если каждый раз, когда наступает зима, у вас появляются холодные потные ноги, может быть виноват подошвенный гипергидроз (чрезмерное потоотделение стоп).
Зимой ноги могут быть холодными и мокрыми.Состояние обычно ухудшается при частом ношении закрытой обуви зимой. Хотя это защищает ноги от холода, это также препятствует адекватному дыханию ног. Это вызывает усиление потоотделения, поскольку тело пытается охладить кожу. Кроме того, у выделяющегося пота нет шанса выйти.
Ноги всегда холодные и потные
«Мои ноги всегда холодные и потные. Других симптомов кроме холода нет.Мой друг считает, что это может быть признаком диабета. Это правда?” Анджелина
Из того, что описывает Анджелина, похоже, что она имеет дело с первичным очаговым гипергидрозом. Это влияет на локализованные участки тела (в отличие от всего тела), обычно на ступни, руки или подмышки, и обычно симметрично; то есть он влияет на обе стороны тела, например обе ноги.
Первичный очаговый гипергидроз обычно не связан с какими-либо заболеваниями, поэтому он используется только для исключения диабета.Вы все равно можете поговорить со своим врачом для постановки правильного диагноза.
Как остановить холодные потные ноги
Холодные мокрые ступни, из-за которых вы выскальзываете из сандалий или постоянно мокнете, может причинить вам серьезный психологический стресс. К счастью, есть множество мер, которые могут помочь. Вот как остановить холодные потные ноги:
Используйте впитывающий порошок для ног : Этот порошок впитывает влагу, помогая сохранять ноги сухими. Нанесите пудру прямо на ноги после купания и тщательно высушите их.Обратите особое внимание на области между пальцами ног. Zeasorb – одна из хороших торговых марок присыпки для ног, которую часто упоминают врачи.
Смените обувь, чтобы остановить холодное потоотделение ног: Переключение между двумя или более парами обуви дает им время высохнуть между использованием.
Используйте сушилку для обуви: В наши дни есть сушилки для обуви, которые используют электрический ток для сушки обуви. Международное общество гипергидроза рекомендует сушилки для обуви Peet’s.
Выбирайте толстые носки: Они помогают впитывать влагу и сохранять ноги сухими.Носки из натуральных материалов, таких как хлопок, – особенно хороший вариант для ног, потных от холода.
Купите подходящие носки, чтобы предотвратить потливость ног.Меняйте носки ежедневно : Ежедневная смена носков также помогает сохранять сухость. Если вы сильно потеете, возможно, вы даже захотите менять носки дважды в день. Тщательно вытрите ноги перед тем, как надеть новые носки.
Время от времени позволяйте ногам дышать. : Когда можете, снимайте обувь, чтобы дать обуви время, так сказать, подышать свежим воздухом.
Например, вы можете выбросить ту пару обуви во время обеденного перерыва, вздремнув на лужайке или время от времени работая за столом без обуви, при условии, что ноги не воняют.
Лечебные средства для лечения холодных вонючих ног
Вы также можете изучить следующие варианты лечения:
Ботокс : В этом методе лечения дерматолог вводит небольшие дозы ботулотоксина А в стопы. Токсин помогает блокировать нервы, которые стимулируют потовые железы, хотя и временно.
Однако вы должны знать, что ботокс может быть очень болезненным и может вызывать симптомы, похожие на симптомы гриппа, в качестве побочного эффекта. Еще один момент, о котором стоит упомянуть, заключается в том, что результаты ботокса обычно сохраняются от 3 до 4 месяцев, после чего может потребоваться еще один курс инъекций.
Ионтофорез можно также использовать для лечения холодных потных ног. Эта процедура включает использование электрического тока для временного отключения потовых желез. Во время ионтофореза ступни помещают в таз с водой, прежде чем через него пропустить электрический ток.
Процедура длится от 15 до 30 минут и требует нескольких сеансов в неделю в течение примерно 3 недель для достижения максимального эффекта. Хотя ионофорез бывает редко, он может вызвать образование пузырей и растрескивание кожи в качестве побочного эффекта.
Хотя хирургическое вмешательство часто используется для лечения потливости подмышек , оно обычно не рекомендуется при потных ногах, даже если все другие методы лечения не помогли. Помимо риска серьезных побочных эффектов, по данным Международного общества гипергидроза, отмена процедуры также невозможна.
Холодные потные ноги ночью в постели
Почему по ночам мерзнут потные ноги? Что вызывает холодные потные ноги в постели? Это серьезная проблема для здоровья?
Как остановить холодные потные ноги с помощью советов и домашних средствКак мы уже упоминали, холодные потные стопы – это состояние, чаще всего связанное с гипергидрозом. Что касается холодных, потных ног, которые проявляются только ночью, это может быть связано с переходным периодом менопаузы. По данным Национальной службы здравоохранения Великобритании, ночная потливость также может быть признаком более серьезных заболеваний.
Лучше всего обратиться к врачу для постановки правильного диагноза и лечения. У некоторых людей могут быть проблемы с нервной системой, которые усугубляются холодными мокрыми ногами от пота. Важно обратиться за помощью к врачу, чтобы узнать, как избавиться от потливости ног.
,Холодные ноги: причины и методы лечения
Фраза «холодные ноги» означает не только нервозность перед большим событием, например свадьбой. У некоторых людей буквально холодные ноги, которые либо кажутся им холодными, либо холодными на ощупь, либо и то, и другое.
Многие люди в какой-то момент своей жизни почувствуют холодные ноги. Некоторые причины являются временными и безвредными, но другие могут указывать на более серьезные проблемы со здоровьем.
Есть несколько различных причин холодных ног. Иногда самая простая причина – недостаток тепла.Если вы в джинсах и футболке, а ноги у вас босые, вполне логично, что сначала они могут простудиться. Однако есть и другие причины.
Плохое кровообращение
Это одна из наиболее частых причин холодных ног. Плохое кровообращение может затруднить регулярное поступление достаточного количества теплой крови к ногам, в результате чего они будут прохладнее, чем остальное тело.
Проблемы с кровообращением могут возникать в результате сердечного приступа, когда сердце изо всех сил пытается перекачивать кровь через тело в достаточно быстром темпе.Плохое кровообращение может быть результатом слишком долгого сидения из-за малоподвижного образа жизни. Если вы весь день сидите за столом на работе, вы можете испытать это. Курение также может вызвать нарушение кровообращения.
Анемия
Анемия развивается при нехватке эритроцитов. Это еще одна частая причина холодных ног, особенно в тяжелых случаях анемии. Железодефицитная анемия может возникнуть даже у очень здоровых людей. Относительно легко лечится путем изменения диеты и приема добавок.
Диабет 1 и 2 типа
Диабет может вызывать холодные на ощупь не только стопы, но и стопы из-за повреждения нервов. Другие симптомы могут включать онемение или покалывание в ногах. Если вы испытываете какие-либо симптомы повреждения нервов стопы, обратитесь к врачу и внимательно проверьте их на наличие порезов или травм.
Гипотиреоз
Это состояние возникает, когда щитовидная железа недостаточно активна и не производит достаточного количества гормонов щитовидной железы.Это нарушает обмен веществ в организме. Поскольку обмен веществ контролирует сердцебиение и температуру тела, недостаточная активность щитовидной железы может способствовать ухудшению кровообращения и холодным ногам.
К другим менее частым причинам холодных ног относятся:
Если вы заметили, что у вас холодные ноги, вы можете спросить об этом своего врача на следующем медосмотре.
Запишитесь на прием к врачу как можно скорее, если у вас замерзли ноги и:
- язвы на пальцах ног и пальцев ног, которые долго не заживают
- усталость
- изменения веса
- лихорадка
- боль в суставах
- любые изменения на вашей коже, такие как сыпь или утолщение кожи
Вам также следует немедленно позвонить своему врачу, если ваши ноги мерзнут, но ваша кожа не холодна на ощупь.Это может быть признаком неврологического заболевания.
Ваш врач проведет медицинский осмотр и будет искать признаки травмы или повреждения нервов, нажимая на разные участки стопы. Скорее всего, они закажут анализ крови, который поможет выявить такие заболевания, как анемия, диабет или гипотиреоз.
Ваш врач может назначить электрокардиограмму, которая поможет ему оценить работу вашего сердца, если он подозревает, что причиной является болезнь сердца или плохое кровообращение. Они также могут провести текст лодыжечно-плечевого индекса, где они измеряют артериальное давление в разных конечностях, чтобы увидеть, какие из них затронуты.Если они обнаружат, что причиной может быть заболевание периферических артерий, они закажут УЗИ, чтобы посмотреть на кровоток в ваших артериях.
Лечение во многом зависит от первопричины ваших холодных ног. В общем, ваш врач, вероятно, порекомендует регулярные упражнения для улучшения кровообращения. Упражнения также помогают лечить или предотвращать другие заболевания, в том числе сердечные.
Некоторые причины холодных ног, такие как гипотиреоз и анемия, можно лечить с помощью лекарств. Ваш врач может назначить блокаторы кальция, которые могут помочь открыть кровеносные сосуды при таких состояниях, как болезнь Рейно или определенных сердечных заболеваниях.
Q:
Может ли беременность вызвать холодные ноги?
A:
Холодные ноги во время беременности – обычное дело. Это может быть по нескольким причинам. Во время беременности изменения уровня гормонов могут повлиять на вегетативную нервную систему, что может повлиять на приток крови к нижним конечностям. Кроме того, во время беременности наблюдается более высокий уровень основного обмена. Из-за немного повышенной температуры окружающий воздух может казаться прохладным, особенно в нижних конечностях.Анемия во время беременности нетипична и требует обследования. Утреннее недомогание с тошнотой и рвотой может привести к отрицательному азотному балансу и вызвать похолодание. Изменения уровня гормонов во время беременности, особенно гормонов щитовидной железы, могут произойти и вызвать недостаточную активность щитовидной железы. Это также может вызвать похолодание.
Уильям Моррисон, MD Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Многие люди в какой-то момент своей жизни будут испытывать холодные ноги, но если вы думаете, что ваши холодные ноги могут быть симптомом чего-то более серьезного, чем просто необходимость в одеяле, запишитесь на прием к врачу. Они смогут провести несколько тестов, чтобы убедиться, что вы – и ваши ноги – здоровы. А если сомневаетесь, всегда можете сделать несколько кардио-упражнений или надеть теплые носки, чтобы сразу согреть ноги.
.Холодные потные ноги – причины и лечение
Следующая статья раскрывает причины, вызывающие холодные потные ноги, а также некоторые эффективные домашние средства и лечебные процедуры для их лечения.
Многие люди страдают от холодных, потных ног, что может быть довольно неприятным состоянием. Это действительно может быть очень неудобно, заставляя человека носить закрытую обувь, чтобы избежать попадания запаха на других.
Вонючие ноги часто испытывают люди, которые сильно потеют.Более того, если не соблюдать гигиену, всегда есть вероятность развития ногтей на ногах и других инфекций стопы. Иногда пострадавший может попасть в аварию из-за скольжения. Вот почему очень важно понять причины этого и начать лечение.
Причины
Хотите написать для нас? Что ж, мы ищем хороших писателей, которые хотят распространять информацию. Свяжитесь с нами, и мы поговорим …
Давайте работать вместе!
С медицинской точки зрения потливость стоп называется «подошвенный гипергидроз».Это может быть вызвано рядом факторов, состоянием здоровья и болезнями. Вот список самых распространенных:
- Генетика – Исследования показывают, что если близкий член семьи испытывает чрезмерное потоотделение, шансы на развитие этого состояния становятся многочисленными.
- Зимой это может быть вызвано постоянным ношением закрытой обуви. Делая это, он / она не позволяет лишней воде и жидкостям выходить из пор кожи и потовых желез, что приводит к этому состоянию.
- Гормональный дисбаланс в организме может стимулировать потовые железы, вызывая это состояние. Известно, что гиперактивная щитовидная железа и менопауза у женщин вызывают то же самое.
- Если человек принимает какие-либо лекарства, которые ему не подходят, это может вызвать побочные эффекты, такие как холодные потные ноги и руки.
- Человек, подверженный стрессу и тревоге, может также испытывать чрезмерное потоотделение по всему телу, включая ступни и руки.
- Может встречаться и у заядлых курильщиков, и у алкоголиков.
- Определенные состояния здоровья, такие как сердечный приступ, сердечные заболевания, лейкемия и лимфома, также могут вызывать его.
Лечение
Существуют как домашние средства, так и медицинские методы лечения симптомов. Вот несколько советов, которые могут оказаться полезными для решения этой проблемы.
Соблюдайте гигиену
Это чрезвычайно важно. Не допускайте скопления пота на ногах, в противном случае это может привести к заражению бактериями, что приведет к появлению неприятного запаха на ногах и инфекциям стоп.Поэтому купите хорошее лечебное мыло и мойте им ноги трижды в день, то есть утром, вечером и перед сном. В случае, если кто-то занимается спортом, он / она должен обязательно вымыть ноги сразу после этого. Это необходимо для того, чтобы пот не оставался на ногах надолго.
Держите ноги сухими
Ноги нужно держать как можно более сухими. Можно носить в сумке полотенце и вытирать им ноги, когда у него появляется такая возможность.Кроме того, время от времени наносите немного талька.
Носите правильную обувь
Желательно носить открытую обувь, так как в ней ноги будут сухими. Кроме того, носите носки из хлопка и обувь из дышащего материала, чтобы не сильно потеть.
Часы на Сейме
Поддерживайте правильный вес, придерживаясь сбалансированной диеты. Это гарантирует, что обмен веществ в организме работает должным образом, и вы не потеете чрезмерно.Следует отказаться от таких продуктов, как лук, перец и чеснок, так как они, как известно, усиливают запах, исходящий от ног, что приводит к этой проблеме.
Управляйте стрессом
Это состояние, вызванное стрессом, можно лечить, применяя методы управления стрессом, такие как йога, медитация и дыхательные упражнения. Поэтому следует включить их в свой распорядок дня и стать немного более организованным, тем самым уменьшая стресс.
Обратитесь к врачу
Если эти домашние средства не помогают, следует обратиться к врачу.В легких случаях врачи обычно рекомендуют антиперспиранты. Кроме того, существуют пероральные препараты, известные как холинолитики, которые могут временно контролировать чрезмерное потоотделение и, следовательно, могут быть назначены врачом на короткое время.
Хотите написать для нас? Что ж, мы ищем хороших писателей, которые хотят распространять информацию. Свяжитесь с нами, и мы поговорим …
Давайте работать вместе!
Помимо этого, существует ионтофорез, лечебный курс, при котором электричество пропускается через потовые железы, чтобы уменьшить потоотделение, а также инъекции ботокса.Оба этих метода лечения обычно рекомендуются в крайних случаях потоотделения. И, наконец, если ничего не дает результата и заболевание мешает нормальной жизни человека, предлагается операция эндоскопической торакальной симпатэктомии (ETS). С помощью этой операции удаляются нервы, ответственные за чрезмерное потоотделение.
Это не очень серьезное заболевание, и в большинстве случаев с помощью предложенных выше домашних средств его можно контролировать. Однако в тяжелых случаях следует немедленно обратиться к врачу, чтобы избежать дальнейших осложнений.
Заявление об ограничении ответственности : Эта статья HealthHearty предназначена только для информационных целей и не должна использоваться в качестве замены экспертных медицинских рекомендаций.
,














 расширяются поры кожи, в результате чего все необходимые вещества поступают немедленно внутрь организма и начинают работу. Действие ванночек направляется на стабилизацию кровообращения, улучшение тонуса, многие составы обладают обезболивающим эффектом. Полезно готовить ванночки ежедневно, после того, как уберут гипс с ноги.
расширяются поры кожи, в результате чего все необходимые вещества поступают немедленно внутрь организма и начинают работу. Действие ванночек направляется на стабилизацию кровообращения, улучшение тонуса, многие составы обладают обезболивающим эффектом. Полезно готовить ванночки ежедневно, после того, как уберут гипс с ноги. Перелом – это разрыв в непрерывности кости. При переломах связаны повреждения мягких тканей связок, мышц, сухожилий, фасции, нервов, кровеносных сосудов, кожи. И у Клинта могут быть связанные ушибы, напряжения, растяжения, вывихи в месте перелома.
Перелом – это разрыв в непрерывности кости. При переломах связаны повреждения мягких тканей связок, мышц, сухожилий, фасции, нервов, кровеносных сосудов, кожи. И у Клинта могут быть связанные ушибы, напряжения, растяжения, вывихи в месте перелома.
 Часто для снятия приступов мигрени используют уколы ботокса
Часто для снятия приступов мигрени используют уколы ботокса При мигрени на фоне ВСД назначают уколы препарата Фенибут
При мигрени на фоне ВСД назначают уколы препарата Фенибут Уколы Ботокса назначают только для лечения хронической мигрени
Уколы Ботокса назначают только для лечения хронической мигрени



 Случаи, когда без уколов не обойтись:
Случаи, когда без уколов не обойтись: Ибупрофен относится к группе нестероидных противовоспалительных препаратов. Медикамент не только снимает боль, но и оказывает противовоспалительный и жаропонижающий эффект.
Ибупрофен относится к группе нестероидных противовоспалительных препаратов. Медикамент не только снимает боль, но и оказывает противовоспалительный и жаропонижающий эффект. Баралгин – анальгетик ненаркотического происхождения. Лекарство также обладает противовоспалительным и жаропонижающим действием.
Баралгин – анальгетик ненаркотического происхождения. Лекарство также обладает противовоспалительным и жаропонижающим действием. Метамизол натрия (Анальгин) – ненаркотический анальгетик. В настоящие время Анальгин запрещен в некоторых странах (Швеция, США, Япония, Ирландия) из-за его способности вызывать заболевания крови.
Метамизол натрия (Анальгин) – ненаркотический анальгетик. В настоящие время Анальгин запрещен в некоторых странах (Швеция, США, Япония, Ирландия) из-за его способности вызывать заболевания крови. Ботулотоксин вводят в мышцы шеи, головы и лица при помощи шприца с тонкой иглой. Всего существует 35 активных точек, куда вводят вещество для борьбы с мигренью.
Ботулотоксин вводят в мышцы шеи, головы и лица при помощи шприца с тонкой иглой. Всего существует 35 активных точек, куда вводят вещество для борьбы с мигренью. Ботулотоксин воздействует на нервные окончания и после введения в ткани на определенное время лишает мышцы головы возможности сокращаться и спазмироваться. Так вещество снимает длительное мышечное напряжение и снимает боль.
Ботулотоксин воздействует на нервные окончания и после введения в ткани на определенное время лишает мышцы головы возможности сокращаться и спазмироваться. Так вещество снимает длительное мышечное напряжение и снимает боль. Эренумаб – это новый препарат, предназначенный для предотвращения приступов хронической мигрени. Предполагается, что будет достаточно всего одной инъекции препарата в месяц, чтобы уменьшить количество мигренозных дней.
Эренумаб – это новый препарат, предназначенный для предотвращения приступов хронической мигрени. Предполагается, что будет достаточно всего одной инъекции препарата в месяц, чтобы уменьшить количество мигренозных дней.
 #Психология, #Здоровье
Как не сойти с ума взаперти с домашними? Несколько советов, чтобы карантин не превратился в дурдом
#Психология, #Здоровье
Как не сойти с ума взаперти с домашними? Несколько советов, чтобы карантин не превратился в дурдом 
 #О жизни, #История, #Книги
«Душа русской литературы живет так, что по телевизору не покажут»: презентация книги «Время потрясений» по циклу «Сто лекций с Дмитрием Быковым»
Диалоги
Сто лекций с Дмитрием Быковым
ПостНаука на Дожде
Психология на Дожде
Энциклопедия Дождя
На крыше. Фестиваль лекций 2017
#О жизни, #История, #Книги
«Душа русской литературы живет так, что по телевизору не покажут»: презентация книги «Время потрясений» по циклу «Сто лекций с Дмитрием Быковым»
Диалоги
Сто лекций с Дмитрием Быковым
ПостНаука на Дожде
Психология на Дожде
Энциклопедия Дождя
На крыше. Фестиваль лекций 2017  #Кино
По пути
#Кино
По пути  #Кино
Содержанки. 2 сезон. 1 серия
#Кино
Содержанки. 2 сезон. 1 серия  #Кино
Сын
#Кино
Сын  #Кино
Четверг
Все фильмы
#Кино
Четверг
Все фильмы 



 #Путешествия
Тренинг на местах. Сезон 2. Cерия 6. Новозеландские стригали
#Путешествия
Тренинг на местах. Сезон 2. Cерия 6. Новозеландские стригали 



 Пупочная грыжа у собаки
Пупочная грыжа у собаки Удаление грыжи у собаки
Удаление грыжи у собаки Паховая грыжа
Паховая грыжа В некоторых случаях назначают приём иммуностимуляторов для быстрейшего восстановления здоровья
В некоторых случаях назначают приём иммуностимуляторов для быстрейшего восстановления здоровья Грыжесечение у собаки
Грыжесечение у собаки

















 Собаки, как и люди, подвержены возникновению любых типов грыж, которые могут быть врожденными или образоваться в результате полученной травмы.
Собаки, как и люди, подвержены возникновению любых типов грыж, которые могут быть врожденными или образоваться в результате полученной травмы. Пупочная грыжа
Пупочная грыжа Опять заболел
Опять заболел Грыжа
Грыжа На приёме у врача
На приёме у врача

























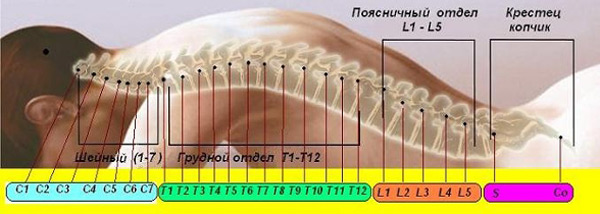
 Даже по этим двум признакам можно определить наличие перелома позвоночника. Важно учитывать, что перелом в поясничном отделе L1 позвонка может сочетаться с такими тяжелыми травмами, как повреждение костей таза, почек, и разрывами нервов и сосудов. Очень опасно, если произошло смещение L1 или других позвонков. В этом случае позвонковые фрагменты направляются в сторону канала спинного мозга и могут его травмировать, что приводит к спинальной травме. При этом наблюдается сильное нарушение чувствительности и движений в ногах и тазу. Если произошел полный анатомический разрыв нервных волокон и спинного мозга, происходит паралич нижней части туловища. Самый печальный момент состоит в том, что это является необратимым последствием. Вообще все ушибы спинного мозга проходят с серьезными осложнениями, но его разрыв – самое опасное явление.
Даже по этим двум признакам можно определить наличие перелома позвоночника. Важно учитывать, что перелом в поясничном отделе L1 позвонка может сочетаться с такими тяжелыми травмами, как повреждение костей таза, почек, и разрывами нервов и сосудов. Очень опасно, если произошло смещение L1 или других позвонков. В этом случае позвонковые фрагменты направляются в сторону канала спинного мозга и могут его травмировать, что приводит к спинальной травме. При этом наблюдается сильное нарушение чувствительности и движений в ногах и тазу. Если произошел полный анатомический разрыв нервных волокон и спинного мозга, происходит паралич нижней части туловища. Самый печальный момент состоит в том, что это является необратимым последствием. Вообще все ушибы спинного мозга проходят с серьезными осложнениями, но его разрыв – самое опасное явление.
 Если произошла травма, необходимо сразу же вызвать скорую помощь. До приезда бригады нельзя переносить пострадавшего на руках. Для транспортировки можно использовать только твердую поверхность. Пациенту нельзя садиться и вставать. Во время перемещения человека на носилки следует одновременно поворачивать шею и туловище пострадавшего. Благодаря этому все отделы позвоночного столба будут находиться в одной плоскости. Если нет никакой возможности осуществить транспортировку на твердой поверхности, можно положить пострадавшего на живот, и подложить под плечи и голову подушки, и другие подручные средства, например, одежду или одеяло.
Если произошла травма, необходимо сразу же вызвать скорую помощь. До приезда бригады нельзя переносить пострадавшего на руках. Для транспортировки можно использовать только твердую поверхность. Пациенту нельзя садиться и вставать. Во время перемещения человека на носилки следует одновременно поворачивать шею и туловище пострадавшего. Благодаря этому все отделы позвоночного столба будут находиться в одной плоскости. Если нет никакой возможности осуществить транспортировку на твердой поверхности, можно положить пострадавшего на живот, и подложить под плечи и голову подушки, и другие подручные средства, например, одежду или одеяло. Загрузка…
Загрузка… Рисунок 1. Позвонки состоят из 3 основных частей. Корпус (фиолетовый) – это несущая поверхность и насадка для диска. Позвоночная дуга (чирок) образует позвоночный канал через
которым управляет спинной мозг. Процессы (бежевый) возникают
от дуги позвоночника для формирования фасеточных суставов
и процессы для прикрепления мышц и связок.
Рисунок 1. Позвонки состоят из 3 основных частей. Корпус (фиолетовый) – это несущая поверхность и насадка для диска. Позвоночная дуга (чирок) образует позвоночный канал через
которым управляет спинной мозг. Процессы (бежевый) возникают
от дуги позвоночника для формирования фасеточных суставов
и процессы для прикрепления мышц и связок.
 фигура
2. (Слева) Нормальный позвоночник. При компрессионном переломе (справа) внезапный нисходящий
сила разрушает тело позвонка (стрелка).
фигура
2. (Слева) Нормальный позвоночник. При компрессионном переломе (справа) внезапный нисходящий
сила разрушает тело позвонка (стрелка). Рисунок 3.
При вывихе связки растягиваются
или разорванный (стрелки), позволяющий выйти позвонку
вне выравнивания.
Рисунок 3.
При вывихе связки растягиваются
или разорванный (стрелки), позволяющий выйти позвонку
вне выравнивания. Рисунок 4.
При переломе-вывихе и кость, и
связки разорваны (стрелки).
Рисунок 4.
При переломе-вывихе и кость, и
связки разорваны (стрелки).
 Кальций и фосфор оказывают сильное влияние на организм собаки.
Кальций и фосфор оказывают сильное влияние на организм собаки. Фото. У собаки рахит.
Фото. У собаки рахит.






































































 Ягоды брусники сырые, вареные или моченые;
Ягоды брусники сырые, вареные или моченые;


























 Гиподинамия — проблема современного человечества
Гиподинамия — проблема современного человечества

 Круговые движения согнутыми руками
Круговые движения согнутыми руками Сопротивление головой в сторону
Сопротивление головой в сторону Сопротивление лбом
Сопротивление лбом Затылком давим на руки
Затылком давим на руки Сопротивление челюсти
Сопротивление челюсти Фото воротника для вытяжения шеи
Фото воротника для вытяжения шеи


 Рекомендуем также изучить информацию опытного физиотерапевта по выбору ортопедических подушек.Александр Бонин – автор книги, подготовил для вас самые полезные и качественные советы по теме. Так что не упустите возможность получить ее совет абсолютно бесплатно!
Рекомендуем также изучить информацию опытного физиотерапевта по выбору ортопедических подушек.Александр Бонин – автор книги, подготовил для вас самые полезные и качественные советы по теме. Так что не упустите возможность получить ее совет абсолютно бесплатно! Важно, чтобы подушка для сна при шейном остеохондрозе поддерживала голову так, чтобы вы чувствовали полное расслабление мышц в позвоночнике. Позвоночник не должен иметь патологических изгибов и наклонов.
Важно, чтобы подушка для сна при шейном остеохондрозе поддерживала голову так, чтобы вы чувствовали полное расслабление мышц в позвоночнике. Позвоночник не должен иметь патологических изгибов и наклонов.