Кифосколиоз 1 степени берут ли в армию: Берут ли в армию с кифосколиозом 1 или 2 степени: особенности заболевания, непризывные степени
Берут ли в армию с кифозом
Кифоз – это патология позвоночного столба, которая характеризуется искривлением переднезадней плоскости. Наиболее часто такая патология проявляется в грудном отделе. Ее причины могут быть разными и проявляется она в разном возрасте.
Берут ли в армию с кифозом? Все зависит от того, какая степень заболевания, и как быстро она прогрессирует.
Развитие кифоза
Кифоз развивается довольно долгое время и поэтапно. Степени патологии определяются зависимо от угла искривленности:


Кифоз
- Кифоз 1 степени – 30—40°.
- Кифоз 2 степени – не больше 50°.
- Кифоз 3 степени – более 70°.
На этапе первой стадии человеку патология не приносит дискомфорта, так как нет еще большой нагрузки на позвоночник, и не затронуты внутренние органы. На второй стадии у человека будет видна выраженная сутулость и уже он может испытывать болевые ощущения и онемение.
Третья стадия характеризуется нарушениями функционирования органов, при этом появляются сильные боли. Человек уже не может вести обычный образ жизни, патология приносит ему немало дискомфорта.
Берут ли в армию с кифозом
Для того чтобы юношу взяли в армию, он должен быть здоровым. Законодательство регламентирует, что кифоз сам по себе не является причиной отказа от призыва в армию. То есть кифоз и армия совместимы, но должна учитываться тяжесть патологии. Не берут в армию со кифосколиозом 3 степени с осложнением в виде дыхательной недостаточности.
Следует отметить, что в данном случае очень важна степень заболевания и его вид. Так как если у солдата будет заболевание с тяжелым течением, то служба в армии может только усугубить состояние.

 Если у будущего солдата диагностировали первую стадию развития кифоза, то его возьмут в армию, никаких противопоказаний нет. Кифоз первой степени не является серьезной патологией. Что касается второй стадии заболевания, то никто не дает однозначного ответа. Чаще дают отсрочку от службы в армии. Эта отсрочка нужна для того, чтобы пройти полноценное лечение, и уже по прошествии этого времени проводится повторный осмотр пациента, учитываются его жалобы. После этого парень идет служить.
Если у будущего солдата диагностировали первую стадию развития кифоза, то его возьмут в армию, никаких противопоказаний нет. Кифоз первой степени не является серьезной патологией. Что касается второй стадии заболевания, то никто не дает однозначного ответа. Чаще дают отсрочку от службы в армии. Эта отсрочка нужна для того, чтобы пройти полноценное лечение, и уже по прошествии этого времени проводится повторный осмотр пациента, учитываются его жалобы. После этого парень идет служить.
Такой вариант относится, как правило, к тем, у кого патологию выявили впервые на медицинской комиссии. Но если юноша уже длительное время лечится от кифоза и стоит на учете в медицинском учреждении, при этом регулярно проходит лечение и симптоматика все ровно есть, то комиссия признает его непригодным для воинской службы. Третья степень кифоза является однозначным освобождением от службы.
Кифосколиоз и армия
Кифосколиоз – это патология комбинированного типа. То есть это искривление позвоночного столба по направлению назад и в бок. Эта патология протекает в 4 стадиях.


Кифосколиоз
Кифосколиоз 1 степени не является противопоказанием для службы в армии. При этом человек не ощущает особого дискомфорта. И при любой локализации патологии на начальной стадии служба в армии не запрещается, но могут быть некоторые ограничения, которые устанавливают врачи в комиссии.
А уже кифосколиоз 2 степени медицинская комиссия рассматривает индивидуально, так как при этом сколиозное отклонение позвоночника — 11—25°. Как правило, таких призывников освобождают от призыва в армию. Они относятся к категории В, то есть ограничено годен. Такого юношу зачисляют в запас и выдают ему военный билет, но в мирное время он не служит.
Кифосколиоз 3 степени – это однозначный отказ от службы в армии, но при этом такой юноша может быть пригоден в военное время, но с некоторыми ограничениями.
А на четвертой степени патологии юношу снимают с учета, он получает белый военный билет.
Чтобы призывник получил освобождение от службы в армии при кифосколиозе 2 степени он должен пройти комплексное обследование. Комиссии в военкомате он должен предоставить документацию и снимки, которые полностью подтверждают диагноз. Это заключения невропатолога, ортопеда, хирурга, также должна быть медицинская карточка, в которой записана вся история болезни. Одним из условий отказа призывнику в службе является присутствие симптомов заболевания. То есть если на протяжении некоторого времени у него будут болевые ощущения и из-за этого ему назначена постоянная терапия, и ношение ортопедических корсетов и поясов.
Причины отказа
Почему не берут в армию с вышеперечисленными патологиями? И сколиоз, и кифоз – это патологии, при развитии которых человек не сможет выдерживать физические нагрузки. Кроме того, на 2—3 стадиях этих заболеваний они уже противопоказаны, кроме специальной лечебной физкультуры. 
 Если же юношу возьмут в армию, то нагрузки, которые он там будет получать только усугубят ситуацию. Поэтому из 2 стадии заболевание быстро перерастет в 3. Можно сделать вывод, что служба в армии для таких людей грозит инвалидностью.
Если же юношу возьмут в армию, то нагрузки, которые он там будет получать только усугубят ситуацию. Поэтому из 2 стадии заболевание быстро перерастет в 3. Можно сделать вывод, что служба в армии для таких людей грозит инвалидностью.
Еще последствием как кифоза, так и сколиоза является нарушение функционирования мышечного корсета, а также нарушается процесс кровообращения. Это происходит при искривлении на 11—25°. Но при этом еще начинают развиваться и другие проблемы со здоровьем.
Причиной отказа медицинской комиссии может стать сколиоз с ротацией позвонков. Это поворот сегмента позвоночного ствола вокруг своей оси. На 2 степени заболевания он уже есть, а также видна асимметрия, наблюдается искривление даже на уровне таза.
Правильное решение
Еще в 2014 году со сколиозом 2 степени могли призывать в армию, хотя и формально считалось, что призывать таких юношей нельзя. Не всегда были основания и доказательства для освобождения от армии. Такому призывнику назначался рентген и врач выносил только предварительное заключение. То есть диагноз ставился, как подозрение на сколиоз.
Медицинская комиссия в военкомате должна тщательно проверять снимки рентгена, так как важно удостовериться в правильных ли проекциях выполнена рентгенограмма.
Для того чтобы комиссия вынесла правильное решение и не было никаких спорных ситуаций, человек должен знать свои права и проконсультироваться по поводу своей патологии у нескольких специалистов. Человек, который имеет патологию позвоночника должен сначала поинтересоваться берут ли с ней на службу. С кифозом берут в армию, но только на начальной стадии.
Лучше комиссии отдавать заверенные копии медицинских заключений, все оригиналы должны находиться у человека. Если все же комиссия, невзирая на обследования, дает заключение, что призывник здоров, нужно писать заявление о несогласии с решением комиссии на начальника военкомата с приложением всех копий медицинских заключений. Важно понимать, что при кифосколиозе, так и при отдельных этих патологиях на 2—3 стадиях опасно получать чрезмерные нагрузки, которые испытывают солдаты при службе в армии.
Кифоз и Армия – Берут ли на Службу, Категории Годности, Отсрочка и Освобождение, Виды Искривления Позвоночника, Стадии и Степени, Кифосколиоз
28.04.2020


Так изменяется позвоночник при кифозе
Образ жизни современного человека способствует развитию недугов позвоночника, в числе которых «почетное» место занимают его патологические искривления. По статистике, у трех из четырех российских школьников есть то или иное нарушение осанки. Нередко уже к двадцати годам оно превращается в серьезную проблему опорно-двигательного аппарата.
Кифоз – один из самых распространенных видов патологической деформации позвоночного столба. При этой патологии верхняя часть туловища чрезмерно наклоняется вперед, а на спине появляется характерный «горб», который не только портит внешний вид, но и вызывает дискомфорт и болевые ощущения. Даже незначительная сутулость может свидетельствовать о начальной стадии заболевания. Близкой к кифозу патологией является кифосколиоз, при котором позвоночник деформируется сразу в двух плоскостях. Отдельным случаем данной патологии является болезнь Шейермана-Мау – патология, обычно встречающаяся у подростков 14-16 лет.
У военных юристов часто спрашивают: берут ли в армию с кифозом? На этот вопрос трудно ответить односложно, ибо решение призывной комиссии будет зависеть от степени болезни, ее локализации, проявлений и наличия сопутствующих патологий. Однако следует сразу сказать, что получить военный билет с подобным диагнозом очень непросто.
Общая информация
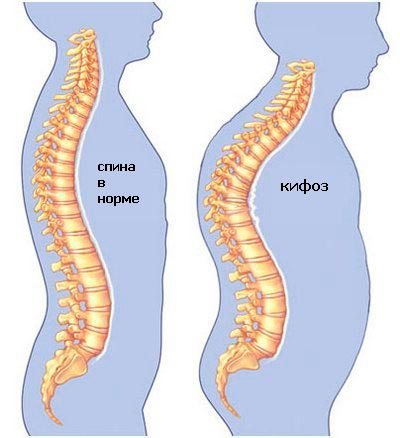
Наш позвоночник имеет два изгиба. Поясничный и шейный отделы выгнуты вперед, а грудной и крестцовый – в заднем направлении. Благодаря этому в боковой проекции он напоминает латинскую литеру S. Кифоз – это чрезмерное выгибание позвоночного столба в грудном отделе.
Характерным проявлением заболевания является синдром «круглой спины», при котором грудная клетка заметно сужается, опускаются плечи, вперед наклоняется вся верхняя часть туловища. В особо запущенных случаях кифоза у больного действительно образуется горб. Кроме того, заболевание приводит к опусканию диафрагмы, ослаблению мышц брюшного пресса, растяжению мышц спины. На поздних стадиях недуга происходит деформация позвонков и разрушение межпозвоночных дисков. Также кифоз негативно сказывается на функционировании дыхательной системы – снижается подвижность ребер, ослабляются межреберные мышцы. Все это нарушает нормальную работу легких.


Различные виды искривления позвоночника
Пациенты с диагнозом «кифоз» обычно жалуются на боли в спине, утомляемость, скованность движений, дискомфорт в области позвоночника.
Кифоз бывает разный:
- Врождённый. Он является следствием патологического развития позвонков;
- Наследственный. Заболевание обусловлено генетическими факторами и наблюдается у двух или нескольких поколений родственников;
- Компрессионный. Причиной компрессионного кифоза является перелом позвонков с уменьшением их высоты;
- Мобильный. Возникает из-за слабости мышц спины и длительным нахождением человека в неправильном положении;
- Рахитический. Данный вид кифоза развивается после перенесенного рахита;
- Старческий. Является следствием возрастных изменений костной и хрящевой ткани;
- Тотальный. Возникает при некоторых заболеваниях и поражает все отделы позвоночника;
- Туберкулёзный. Данная форма заболевания возникает при туберкулёзном спондилите, который приводит к разрушению позвонков.
В отдельную форму заболевания выделяют болезнь Шейермана-Мау (остеохондропатический кифоз) – патологию, которая развивается у подростков в период полового созревания. Причины данной патологии неизвестны. Возможно, это генетическая предрасположенность или нарушения обмена веществ.
Заболеванием, одновременно близким к кифозу и сколиозу, является кифосколиоз. При этой патологии позвоночник искривляется и в боковом, и в переднезаднем направлении. Кифосколиоз бывает наследственным, приобретенным и врожденным. Нередко установить причину его развития не удается – в этом случае говорят о идиопатическом кифосколиозе.


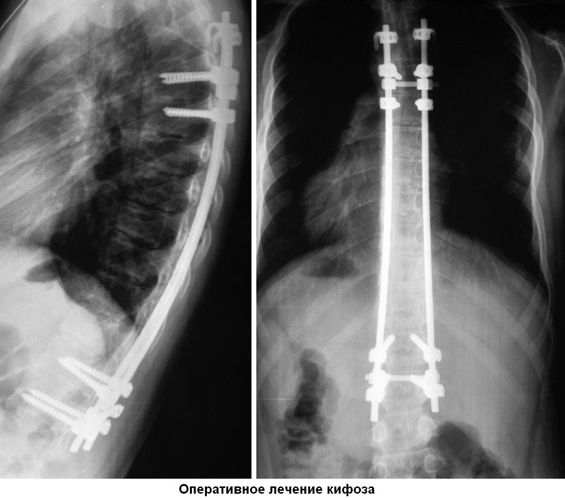
Кифотическая деформация позвоночника: до и после операции
Кифоз легко диагностируется при визуальном осмотре, но для получения целостной картины необходимо проведение рентгенологического исследования. Только с его помощью можно установить степень искривления позвоночника. К дополнительным методам диагностики заболевания относится компьютерная томография и МРТ.
Для лечения кифоза используются медикаментозные методы, физиотерапию, массаж, специальные корсеты, лечебную физкультуру. В тяжелых случаях деформации, которые сопровождаются постоянными болями и неврологическими нарушениями, приходится прибегать к хирургическому вмешательству.
Степени и стадии заболевания
В зависимости от угла искривления выделяют четыре степени кифоза. Он подсчитывается по рентгеновскому снимку позвоночного столба в боковой проекции.
Также различают три стадии заболевания:
- Первая. Она соответствует искривлению позвоночника в 30-40 градусов. Сопровождается нарушением осанки, увеличением сутулости. При ней больной обычно не испытывает болевых ощущений или они минимальны;
- Вторая. Деформация позвоночника достигает 40-50 градусов. Усиливается сутулость, появляются боли в спине. Данная стадия патологии нередко сопровождается компенсаторным лордозом;
- Третья. Соответствует искривлению в 50-70 градусов. Сопровождается сильными болями, сердечной и дыхательной недостаточностью, остеохондрозом, нарушением подвижности позвоночника, может вызывать различные неврологические нарушения.
Также выделяют три формы заболевания:
- Нефиксированная. Больной может разгибать спину;
- Частично фиксированная. Есть ограниченность движений, при попытке разгибания спины человек чувствует сильную боль;
- Фиксированная. Больной не может разогнуть спину.
Следует понимать, что кифоз, как и другие искривления позвоночника, это не просто эстетическая проблема. Если его не лечить, то заболевание может привести к серьезным проблемам со здоровьем, значительно ухудшить качество жизни человека и даже привести к инвалидности.
Возьмут ли в армию с кифозом
Каждый мужчина в нашей стране, достигший возраста восемнадцати лет, обязан пройти срочную службу в вооруженных силах. Получить освобождение от этой почетной обязанности можно по состоянию здоровья. Определяет, кто годен к военной службе, а кто – нет, специальная медицинская комиссия (ВВК), заседающая в военкомате во время призыва. Решения принимаются на основе Расписания болезней – документа, содержащего перечень патологий, несовместимых с призывом.


Различные степени кифоза
После прохождения комиссии каждый юноша получает категорию годности, которая отображает его способность к прохождению военной службы в целом, а также показывает, в какие войска он может быть призван. Всего существует пять категорий. Две из них являются призывными («А» и «Б»), а две («В» и «Д») – освобождают от военной службы. Еще одна категория («Г») дает молодому человеку право на отсрочку от призыва. Обычно ее дают для дополнительного обследования или лечения.
Кифоз и кифосколиоз проходят по статье 66 РБ. Также по ней определяют, берут ли в армию с болезнью Шейермана-Мау. Получить освобождение с такими патологиями довольно сложно, для этого необходимо иметь заболевание на запущенной стадии с серьезными нарушениями функций позвоночника и внутренних органов. В большинстве случаев кифоз и армия считаются вполне совместимыми. Избежать службы можно в следующих случаях:
- Если патология сопровождается клиновидной деформацией позвонков. При остеохондропатическом кифозе с углом искривления более 70 градусов;
- При кифозе, который сопровождается дыхательной недостаточностью второй степени и деформацией грудной клетки;
- При фиксированной форме заболевания с деформацией трех позвонков и уменьшением высоты их передней поверхности в два и более раза.
Во всех вышеперечисленных случаях призывник получает категорию «В» и освобождается от прохождения службы в мирное время. Не возьмут в армию юношей, у которых недуг сопровождается острым болевым синдромом, нарушением рефлексов и статической функции позвоночного столба. Однако, как показывает практика, подобные проявления заболевания встречаются у призывников достаточно редко.
Следует понимать, что медкомиссия в военкомате не изучает здоровье молодых людей и не ставит им диагнозы. Она лишь проводит освидетельствование – определяет, насколько они подходят для службы в армии. Причем делается это на основе документов, предоставленных самими призывниками. Поэтому перед прохождением комиссии следует подготовиться: собрать справки, результаты анализов, пройти дополнительное обследование. Также нужно быть готовым отстаивать свой диагноз. Если вы не согласны с вердиктом ВВК, то его можно обжаловать в суде или комиссии более высокого уровня. На время рассмотрения жалобы решение будет приостановлено.
Кифосколиоз и армия
Кифосколиоз также проходит по 66 статье РБ. Различают четыре степени заболевания:
- 1 степень. Угол искривления в переднезаднем направлении – 45-55°;
- 2 степень. Угол деформации составляет 55-65°;
- 3 степень. Соответствует началу необратимых процессов в позвоночнике. Угол его искривления – 65-75°. Заболевание на этой степени тяжести сопровождается заметной деформацией грудной клетки;
- 4 степень. Угол искривления – более 75°. Есть значительная деформация таза и грудной клетки.
Нюанс заключается в том, что в Расписании болезней такой патологии нет, поэтому освидетельствование проходит сразу по двум диагнозам: «сколиоз» и «кифоз».
Третья и четвертая степень кифосколиоза обычно не вызывает дискуссий: это весьма тяжелые заболевания, которые мало совместимы с военной службой. Молодым людям с третьей степенью патологии обычно дают категорию «В», а с четвертой – «Д». Однако, как показывает практика, запущенные стадии кифосколиоза случаются у молодых людей призывного возраста сравнительно редко.
Больше всего вопросов и споров вызывают первая и вторая степень заболевания, к тому же они диагностируются у призывников чаще всего. Первая степень кифосколиоза не считается опасной, она сопровождается незначительной деформацией, которая, как правило, не доставляет человеку особых неудобств. Поэтому призывники с подобным диагнозом получают «ограниченную» категорию «Б» и отправляются служить.


Позвоночник при кифосколиозе
Вторая степень заболевания имеет более выраженные симптомы – в этом случае искривление позвоночника хорошо заметно и без всякого рентгена. С таким диагнозом можно рассчитывать на освобождение от службы, но решение комиссии будет зависеть от конкретного случая. Основанием для получения «непризывной» категории является деформация трех или более позвонков (как при кифозе) или превышение угла бокового искривления (сколиоз) на 17 градусов. При этом врачи будут смотреть, является ли такое искривление фиксированным, сопровождается ли оно функциональными нарушениями, а также на результаты предыдущего лечения.
На комиссию необходимо взять медицинские документы, подтверждающие ваш диагноз. Однако и в этом случае дополнительного обследования вряд ли удастся избежать – обычно присвоение окончательной категории затягивается на полгода или год.
Могут ли комиссовать с кифозом
Что делать призывнику, если его взяли в срочную службу с искривлением позвоночника, а там его состояние значительно ухудшилось? Это вполне вероятная ситуация, ибо повышенные нагрузки в армии вполне могут усугубить патологию.
В этом случае бойцу следует обратиться в санитарную часть своего подразделения, после чего его должны отправить в госпиталь. Регулярные жалобы на самочувствие и результаты дополнительного обследования вполне могут стать причиной для пересмотра категории годности военнослужащего. За этим может последовать его комиссование.
Если у вас возникли вопросы – оставляйте их в комментариях под статьей. Мы или наши посетители с радостью ответим на них
С друзьями поделились:
Берут ли в армию с кифозом, кифосколиозом (2, 3 степени)?
СодержаниеПодлежат ли призыву на армейскую службу больные с кифозом? В большинстве случаев больного отправляют служить, пусть даже и с присуждением категории «Б» (ограниченно годен).
Однако при некоторых формах кифоза, при его тяжелых осложнениях или запущенности процесса больного могут комиссовать. Тяжесть заболевания и окончательное решение по допуску к армейской службе определяет комиссия военкомата, в которую входят врачи нескольких специализаций.
Учитывая, что у большинства пациентов кифоз протекает благоприятно, около 80% больных обычно отправляются служить.
Берут ли в армию с кифозом?
Берут ли в армию больных кифозом позвоночника? В большинстве случаев – да, больных возьмут на службу. Например, в Украине в 2017 году на летнем призыве в ряды вооруженных сил были зачислено достаточно большое количество больных с кифозом.
Лишь немногие получили отсрочку (не более 5% от всех больных с кифозом), и у них наблюдалась тяжело протекающая болезнь. В остальных странах бывшего Советского Союза картина примерно такая же – призывают подавляющее большинство с таким заболеванием.
Кифоз может поражать грудной и поясничный отделы позвоночника, а это также влияет на возможность зачисления на службу. При поражении поясничного отдела шансы на отсрочку больше, так как болезнь в этом отделе протекает обычно тяжелее, чем в грудном.
Даже если заболевание 1 степени, призывнику может быть присуждена ограниченная категория годности. То есть в армию его могут допустить, но с ограничениями в сдаче физических нормативов. Например, его могут не допускать к бегу на длинные дистанции.

После хирургического лечения кифоза призывник получает отсрочку
Базовая терапия заболевания (оно нередко бывает пожизненным) может проводиться и во время службы, усилиями армейского госпиталя. Эффективность такого лечения мала, но все же лучше, чем его отсутствие.
к меню ↑
В каких случаях не берут в армию с кифозом?
Существует ряд патологических изменений в организме, вызванных кифозом, при наличии которых призывник должен быть освобожден от армии.
Список патологических изменений, освобождающих от армии:
- Наличие у больного патологического искривления (выпуклости) позвоночника, размеры которого превышают 61 градус.
- Наличие у больного деформаций грудной клетки и/или западания грудных позвонков и ребер.
- Чрезмерное уменьшение пространства между позвоночными дисками (как в грудном, так и в поясничном отделе).
- Наличие у больного остеохондропатического кифоза и/или других среднетяжелых заболеваний костной ткани, которые катализируют (усиливают) течение кифоза.
- Наличие у больного рестриктивного вида нарушения дыхательной функции 2 стадии (диагноз подтверждается только по данным спирометрии).
- Наличие компрессии (сдавливания) спинномозгового канала и/или позвоночных сосудов (включая артерии, проходящие вдоль шейного отдела).
Эти причины для зачисления призывника в запас актуальны и в России, и в РБ (Республике Беларусь). Кроме того, подобные причины к отсрочке актуальны в целом для всех стран бывшего Советского Союза (законы в этих странах были сформированы по одному шаблону).
к меню ↑
Берут ли в армию с кифосколиозом?
Кифосколиоз (подробнее об этой болезни можно почитать отдельно) является подвидом кифоза. Он подразумевает наличие кифоза и сколиоза одновременно. Болезнь протекает особенно тяжело, при отсутствии адекватной терапии часто приводит к инвалидности.
Заболевание может быть как врожденным (невозможно вылечить), так и приобретенным (иногда лечится консервативно). Кифосколиоз может существенно нарушать работоспособность больного, а также вызывать ряд неврологических нарушений.

Нормальная спина и кифозная
При данном заболевании шансы освобождения от армии значительно выше, чем при классическом кифозе (при начальных стадиях). Если же заболевание запущенно, то больной в любом случае освобождается от службы из-за тяжелых проявлений болезни.
В том числе запрещена служба тем призывникам, которые прошли хирургическое лечение кифосколиоза (даже если болезнь была успешно излечена). Дело в том, что при определенных обстоятельствах можно опять спровоцировать развитие деформаций позвоночника.
Поэтому такие люди должны пожизненно избегать чрезмерной физической нагрузки и регулярно заниматься лечебно-профилактической физкультурой. Кроме того, им показаны регулярные консультации врачей, что подразумевает хотя бы ежегодные походы на осмотр (с визуализирующей диагностикой).
к меню ↑
Что говорится в законе?
При решении о том, должен ли служить призывник с кифозом или нет, опираются на 66 статью кодекса Российской Федерации. Она гласит:
- к категории «Б» относят призывников, имеющих сколиоз третьей степени структурного или же неструктурного типа, протекающего с нарушениями дыхания второй степени и/или деформацией грудного отдела;
- к категории «В» относят призывником, имеющих фиксированные сколиозы с поворотом позвонков, а также кифоз с клиновидной деформацией от 3 и более позвонков с уменьшением высоты грудной части туловища.
Имея описанные нарушения, призывник должен получить военный билет и быть зачислен в запас вооруженных сил. Более точных характеристик кифоза, при котором служба не положена, не существует.
Из-за этого часто возникают спорные ситуации, на решение которых может уйти и несколько месяцев. Поэтому опираются на последствия заболевания, и если они таковы, как в списке выше, то присуждается соответствующая категория годности.
Например, если имеются такие нарушения при кифозе, как при сколиозе третьей степени (пункт 1 из списка выше) – призывник освобождается от службы в армии. Учтите, что в спорных случаях может потребоваться проведение нескольких диагностических мероприятий, траты на которые могут быть возложены на призывника, а не на государство.
к меню ↑
Что делать, чтобы не идти в армию с кифозом?
Как комиссоваться при наличии кифоза позвоночника? Самое главное – это не столько подтвердить наличие заболевания (оно не очень-то и редкое), сколько подтвердить тяжесть его протекания. То есть если имеется начальных кифоз с минимальными проявлениями, то на отсрочку можно не претендовать.

Стадии развития кифоза позвоночника
Иначе обстоят дела у больных, которые имеют нарушения дыхательной функции или с различные неврологические нарушения. В этих случаях призывная комиссия может даже особо не выяснять все нюансы болезни: им будет достаточно знать, что у призывника имеются тяжелые нарушения.
Освобождение может быть дано после единственной медицинской диагностики, которая подтвердит тяжесть симптомов. Если тяжесть течения болезни умеренная или средняя, то здесь может потребоваться несколько медицинских обследований.
В таких случаях призывнику могут дать временную отсрочку для попытки вылечить болезнь или хотя бы ввести ее в стадию ремиссии. Отсрочка дается на полгода-год, после чего проводится повторная диагностика и уже на основании полученных с нее данных принимается решение об комиссовании (или о пригодности к службе).
Цинично выходит, что призывнику нужно просто не лечить болезнь, если он не хочет попасть в армию. Учтите, звучит это весьма просто (всего-то не лечиться), но это может быть наказано по закону (ведь по факту государство направляет вас на лечение, которое вы игнорируете).
к меню ↑
Берут ли в армию с кифозом? (видео)
Кифосколиоз 2 степени, 1 берут ли в армию 4 у девушки лечение
Сложной и требующей пристального внимания патологией позвоночника является кифосколиоз – комбинированное искривление позвоночного столба.
Оно характеризуется формированием патологического изгиба одновременно в боковом и передне-заднем направлениях.
Специалисты выделяют четыре степени такого патологического искривления позвоночника, наиболее благоприятной является 1 и 2 степень кифосколиоза, когда применяются консервативные методы лечения.
Почему возникает заболевание?
Часто причиной патологии становится врожденная аномалия позвоночного столба. Заболевание диагностируют у детей до трех лет, при этом параллельно иногда выявляют врожденные дефекты развития мочевыводящей, а также других систем организма.
Другими причинами кифосколиоза являются:
- рахит у детей;
- заболевания соединительной ткани;
- миопатии, последствия полиомиелита, параличи конечностей;
- травмы позвоночника;
- аутоиммунные нарушения;
- быстрый рост позвоночника у подростков.
Нередко наблюдается несколько факторов приводящих к появлению заболеваний позвоночника. Их сочетание, вместе с отсутствием адекватной физической нагрузки, нерациональным питанием и экологически неблагоприятной ситуаций, еще больше повышает вероятность возникновения кифосколиоза.

Симптомы
Проявления кифосколиоза во многом зависят от степени искривления позвоночного столба.
К общим проявлениям патологии относятся следующие симптомы:
- боли в спине при физической нагрузке, в положении сидя;
- появление сутулости, неравномерность выступания лопаток;
- ограничение движений позвоночника;
- дыхательные нарушения – одышка, ощущение нехватки воздуха;
- частые головные боли, головокружения, повышенная утомляемость.
Выраженность симптоматики во многом зависит от степени патологии, определяемой на рентгенограммах позвоночного столба.
Основным критерием для этого служит угол искривления в передне-заднем направлении:
1 степень – угол патологического искривления не превышает 55 градусов;
2 степень – выраженность искривления достигает 65 градусов, при этом дополнительно происходит скручивание позвонков или их смещение;
3 степень – угол кифосколиоза достигает 75 градусов, визуально определяется кифотический горб, появляются нарушения работы дыхательной, а также сердечно-сосудистой систем.
4 степень – выраженное искривление, которое превышает 75 градусов, возникают тяжелые нарушения работы легких и сердца, деформация грудной клетки, ограничение движений.
Диагностика кифосколиоза, как правило, не вызывает затруднений, достаточно проведения рентгенографии грудного отдела позвоночника.
Иногда дополнительно рекомендуют КТГ, при необходимости МРТ. Такие методы выявляют сопутствующую патологию межпозвоночных дисков или компрессию спинномозговых корешков.
Лечение
Для терапии кифосколиоза 1 и 2 степени назначают консервативные методики: лечебную физкультуру, массаж, корсетирование, занятия определенными видами спорта (например, плавание), физиотерапию.
При наличии кифосколиоза 2 степени часто достаточно регулярного выполнения специального комплекса лечебной гимнастики, которая сочетается с занятиями в бассейне, ежегодными курсами массажа. Также некоторые специалисты рекомендуют ношение корсета (Шено, Брейс или другие их аналоги).

Особенно важное значение специалисты придают лечебной физкультуре. Для этого созданы специальные реабилитационные центры: клиника Катарины Шрот, Центр Дикуля, реабилитационные центры Бубновского.
Они практикуют различные терапевтические подходы, направленные на коррекцию патологического позвоночного изгиба, восстановление движений позвоночника, профилактику прогрессирования болезни. Какой метод является наиболее оптимальным для пациента, определяет лечащий врач, ортопед или невропатолог.
При начальных этапах кифосколиоза хирургическое вмешательство не показано. Его рекомендуют только в запущенных случаях заболевания, наличия сопутствующих осложнений.
Последствия
Отсутствие адекватной терапии может привести к усилению патологического позвоночного изгиба. Как следствие, это вызывает деформацию грудной клетки, нарушение работы легких и сердца.
В далеко зашедших случаях возникает дыхательная недостаточность, формируется «легочное сердце», нарушается оксигенация крови. Результат – повышенная утомляемость, снижение концентрации внимания, успеваемости, психоэмоциональные расстройства.
Наличие кифосколиоза 2 или 3-4 степени является серьезным косметическим дефектом. Это может вызывать у пациента психологический дискомфорт, особенно у девушки, поэтому лечение таких клинических случаев предусматривает консультации психолога или психотерапевта.
У юношей искривление позвоночника также имеет некоторые последствия, у них существуют ограничения для службы в армии. Часто возникает вопрос: берут ли в армию при наличии кифосколиоза?
Согласно действующего приказа о военной службе, призывник может быть признан ограниченно годным или негодным к службе при искривлении позвоночника выше 2 степени.
Тем не менее, вопрос о пригодности к воинской службе определяет медицинская комиссия с учетом нескольких факторов: угла искривления (по Чаклину), нарушении работы дыхательной системы, сопутствующих соматических заболеваний.
Берут ли в армию с кифозом 1, 2 и 3 степени, категории годности
Автор На чтение 16 мин. Опубликовано
Развитие кифоза
Кифоз развивается довольно долгое время и поэтапно. Степени патологии определяются зависимо от угла искривленности:
- Кифоз 1 степени – 30—40°.
- Кифоз 2 степени – не больше 50°.
- Кифоз 3 степени – более 70°.
На этапе первой стадии человеку патология не приносит дискомфорта, так как нет еще большой нагрузки на позвоночник, и не затронуты внутренние органы. На второй стадии у человека будет видна выраженная сутулость и уже он может испытывать болевые ощущения и онемение.
Третья стадия характеризуется нарушениями функционирования органов, при этом появляются сильные боли. Человек уже не может вести обычный образ жизни, патология приносит ему немало дискомфорта.
Для того чтобы юношу взяли в армию, он должен быть здоровым. Законодательство регламентирует, что кифоз сам по себе не является причиной отказа от призыва в армию. То есть кифоз и армия совместимы, но должна учитываться тяжесть патологии. Не берут в армию со кифосколиозом 3 степени с осложнением в виде дыхательной недостаточности.
Следует отметить, что в данном случае очень важна степень заболевания и его вид. Так как если у солдата будет заболевание с тяжелым течением, то служба в армии может только усугубить состояние.
Если у будущего солдата диагностировали первую стадию развития кифоза, то его возьмут в армию, никаких противопоказаний нет. Кифоз первой степени не является серьезной патологией. Что касается второй стадии заболевания, то никто не дает однозначного ответа. Чаще дают отсрочку от службы в армии. Эта отсрочка нужна для того, чтобы пройти полноценное лечение, и уже по прошествии этого времени проводится повторный осмотр пациента, учитываются его жалобы. После этого парень идет служить.
Такой вариант относится, как правило, к тем, у кого патологию выявили впервые на медицинской комиссии. Но если юноша уже длительное время лечится от кифоза и стоит на учете в медицинском учреждении, при этом регулярно проходит лечение и симптоматика все ровно есть, то комиссия признает его непригодным для воинской службы. Третья степень кифоза является однозначным освобождением от службы.
Кифосколиоз и армия
Кифосколиоз – это патология комбинированного типа. То есть это искривление позвоночного столба по направлению назад и в бок. Эта патология протекает в 4 стадиях.
Кифосколиоз 1 степени не является противопоказанием для службы в армии. При этом человек не ощущает особого дискомфорта. И при любой локализации патологии на начальной стадии служба в армии не запрещается, но могут быть некоторые ограничения, которые устанавливают врачи в комиссии.
А уже кифосколиоз 2 степени медицинская комиссия рассматривает индивидуально, так как при этом сколиозное отклонение позвоночника — 11—25°. Как правило, таких призывников освобождают от призыва в армию. Они относятся к категории В, то есть ограничено годен. Такого юношу зачисляют в запас и выдают ему военный билет, но в мирное время он не служит.
Кифосколиоз 3 степени – это однозначный отказ от службы в армии, но при этом такой юноша может быть пригоден в военное время, но с некоторыми ограничениями.
А на четвертой степени патологии юношу снимают с учета, он получает белый военный билет.
Чтобы призывник получил освобождение от службы в армии при кифосколиозе 2 степени он должен пройти комплексное обследование. Комиссии в военкомате он должен предоставить документацию и снимки, которые полностью подтверждают диагноз.
То есть если на протяжении некоторого времени у него будут болевые ощущения и из-за этого ему назначена постоянная терапия, и ношение ортопедических корсетов и поясов.
Причины отказа
Почему не берут в армию с вышеперечисленными патологиями? И сколиоз, и кифоз – это патологии, при развитии которых человек не сможет выдерживать физические нагрузки. Кроме того, на 2—3 стадиях этих заболеваний они уже противопоказаны, кроме специальной лечебной физкультуры.
Если же юношу возьмут в армию, то нагрузки, которые он там будет получать только усугубят ситуацию. Поэтому из 2 стадии заболевание быстро перерастет в 3. Можно сделать вывод, что служба в армии для таких людей грозит инвалидностью.
Еще последствием как кифоза, так и сколиоза является нарушение функционирования мышечного корсета, а также нарушается процесс кровообращения. Это происходит при искривлении на 11—25°. Но при этом еще начинают развиваться и другие проблемы со здоровьем.
Причиной отказа медицинской комиссии может стать сколиоз с ротацией позвонков. Это поворот сегмента позвоночного ствола вокруг своей оси. На 2 степени заболевания он уже есть, а также видна асимметрия, наблюдается искривление даже на уровне таза.
Правильное решение
Еще в 2014 году со сколиозом 2 степени могли призывать в армию, хотя и формально считалось, что призывать таких юношей нельзя. Не всегда были основания и доказательства для освобождения от армии. Такому призывнику назначался рентген и врач выносил только предварительное заключение.
То есть диагноз ставился, как подозрение на сколиоз.Медицинская комиссия в военкомате должна тщательно проверять снимки рентгена, так как важно удостовериться в правильных ли проекциях выполнена рентгенограмма.
Для того чтобы комиссия вынесла правильное решение и не было никаких спорных ситуаций, человек должен знать свои права и проконсультироваться по поводу своей патологии у нескольких специалистов. Человек, который имеет патологию позвоночника должен сначала поинтересоваться берут ли с ней на службу. С кифозом берут в армию, но только на начальной стадии.
Лучше комиссии отдавать заверенные копии медицинских заключений, все оригиналы должны находиться у человека.
Если все же комиссия, невзирая на обследования, дает заключение, что призывник здоров, нужно писать заявление о несогласии с решением комиссии на начальника военкомата с приложением всех копий медицинских заключений.
Важно понимать, что при кифосколиозе, так и при отдельных этих патологиях на 2—3 стадиях опасно получать чрезмерные нагрузки, которые испытывают солдаты при службе в армии.
Служат ли в армии молодые люди, страдающие кифозом?
Подлежат ли призыву на армейскую службу больные с кифозом? В большинстве случаев больного отправляют служить, пусть даже и с присуждением категории «Б» (ограниченно годен).
Однако при некоторых формах кифоза, при его тяжелых осложнениях или запущенности процесса больного могут комиссовать. Тяжесть заболевания и окончательное решение по допуску к армейской службе определяет комиссия военкомата, в которую входят врачи нескольких специализаций.
Учитывая, что у большинства пациентов кифоз протекает благоприятно, около 80% больных обычно отправляются служить.
Берут ли в армию больных кифозом позвоночника? В большинстве случаев – да, больных возьмут на службу. Например, в Украине в 2017 году на летнем призыве в ряды вооруженных сил были зачислено достаточно большое количество больных с кифозом.
Лишь немногие получили отсрочку (не более 5% от всех больных с кифозом), и у них наблюдалась тяжело протекающая болезнь. В остальных странах бывшего Советского Союза картина примерно такая же – призывают подавляющее большинство с таким заболеванием.
Даже если заболевание 1 степени, призывнику может быть присуждена ограниченная категория годности. То есть в армию его могут допустить, но с ограничениями в сдаче физических нормативов. Например, его могут не допускать к бегу на длинные дистанции.


После хирургического лечения кифоза призывник получает отсрочку
Базовая терапия заболевания (оно нередко бывает пожизненным) может проводиться и во время службы, усилиями армейского госпиталя. Эффективность такого лечения мала, но все же лучше, чем его отсутствие.
Существует ряд патологических изменений в организме, вызванных кифозом, при наличии которых призывник должен быть освобожден от армии.
Список патологических изменений, освобождающих от армии:
- Наличие у больного патологического искривления (выпуклости) позвоночника, размеры которого превышают 61 градус.
- Наличие у больного деформаций грудной клетки и/или западания грудных позвонков и ребер.
- Чрезмерное уменьшение пространства между позвоночными дисками (как в грудном, так и в поясничном отделе).
- Наличие у больного остеохондропатического кифоза и/или других среднетяжелых заболеваний костной ткани, которые катализируют (усиливают) течение кифоза.
- Наличие у больного рестриктивного вида нарушения дыхательной функции 2 стадии (диагноз подтверждается только по данным спирометрии).
- Наличие компрессии (сдавливания) спинномозгового канала и/или позвоночных сосудов (включая артерии, проходящие вдоль шейного отдела).
Эти причины для зачисления призывника в запас актуальны и в России, и в РБ (Республике Беларусь). Кроме того, подобные причины к отсрочке актуальны в целом для всех стран бывшего Советского Союза (законы в этих странах были сформированы по одному шаблону).
Кифосколиоз (подробнее об этой болезни можно почитать отдельно) является подвидом кифоза. Он подразумевает наличие кифоза и сколиоза одновременно. Болезнь протекает особенно тяжело, при отсутствии адекватной терапии часто приводит к инвалидности.
Заболевание может быть как врожденным (невозможно вылечить), так и приобретенным (иногда лечится консервативно). Кифосколиоз может существенно нарушать работоспособность больного, а также вызывать ряд неврологических нарушений.
Нормальная спина и кифозная
При данном заболевании шансы освобождения от армии значительно выше, чем при классическом кифозе (при начальных стадиях). Если же заболевание запущенно, то больной в любом случае освобождается от службы из-за тяжелых проявлений болезни.
В том числе запрещена служба тем призывникам, которые прошли хирургическое лечение кифосколиоза (даже если болезнь была успешно излечена). Дело в том, что при определенных обстоятельствах можно опять спровоцировать развитие деформаций позвоночника.
Поэтому такие люди должны пожизненно избегать чрезмерной физической нагрузки и регулярно заниматься лечебно-профилактической физкультурой. Кроме того, им показаны регулярные консультации врачей, что подразумевает хотя бы ежегодные походы на осмотр (с визуализирующей диагностикой).
При решении о том, должен ли служить призывник с кифозом или нет, опираются на 66 статью кодекса Российской Федерации. Она гласит:
- к категории «Б» относят призывников, имеющих сколиоз третьей степени структурного или же неструктурного типа, протекающего с нарушениями дыхания второй степени и/или деформацией грудного отдела,
- к категории «В» относят призывником, имеющих фиксированные сколиозы с поворотом позвонков, а также кифоз с клиновидной деформацией от 3 и более позвонков с уменьшением высоты грудной части туловища.
Имея описанные нарушения, призывник должен получить военный билет и быть зачислен в запас вооруженных сил. Более точных характеристик кифоза, при котором служба не положена, не существует.
Из-за этого часто возникают спорные ситуации, на решение которых может уйти и несколько месяцев. Поэтому опираются на последствия заболевания, и если они таковы, как в списке выше, то присуждается соответствующая категория годности.
Например, если имеются такие нарушения при кифозе, как при сколиозе третьей степени (пункт 1 из списка выше) – призывник освобождается от службы в армии. Учтите, что в спорных случаях может потребоваться проведение нескольких диагностических мероприятий, траты на которые могут быть возложены на призывника, а не на государство.
Как комиссоваться при наличии кифоза позвоночника? Самое главное – это не столько подтвердить наличие заболевания (оно не очень-то и редкое), сколько подтвердить тяжесть его протекания. То есть если имеется начальных кифоз с минимальными проявлениями, то на отсрочку можно не претендовать.
Стадии развития кифоза позвоночника
Иначе обстоят дела у больных, которые имеют нарушения дыхательной функции или с различные неврологические нарушения. В этих случаях призывная комиссия может даже особо не выяснять все нюансы болезни: им будет достаточно знать, что у призывника имеются тяжелые нарушения.
Освобождение может быть дано после единственной медицинской диагностики, которая подтвердит тяжесть симптомов. Если тяжесть течения болезни умеренная или средняя, то здесь может потребоваться несколько медицинских обследований.
В таких случаях призывнику могут дать временную отсрочку для попытки вылечить болезнь или хотя бы ввести ее в стадию ремиссии. Отсрочка дается на полгода-год, после чего проводится повторная диагностика и уже на основании полученных с нее данных принимается решение об комиссовании (или о пригодности к службе).
Цинично выходит, что призывнику нужно просто не лечить болезнь, если он не хочет попасть в армию. Учтите, звучит это весьма просто (всего-то не лечиться), но это может быть наказано по закону (ведь по факту государство направляет вас на лечение, которое вы игнорируете).
Загрузка…
О том, берут ли в армию с кифозом, задумывается практически каждый юноша, потому что кифозом страдают практически все люди. Кифоз является разновидностью сколиоза, при котором искривление позвоночника происходит в грудном отделе. Физиологически дуга эта присутствует у всех людей, но в некоторых случаях она больше отклонена вперед, человек становится сутулым.
Призывников тщательно осматривает врач на наличие кифоза. В зависимости от степени патологического искривления решается вопрос об армии.
Медицинской комиссией собирается тщательный анамнез, изучаются данные рентгена и других методов обследования, чтобы избежать спорных ситуаций.
Главным показателем степени является угол кифоза на рентгенологическом снимке пациента. Угол отклонения от нормального положения делит патологию на 3 степени:
- при 1 степени отмечается отклонение угла до 30°;
- 2 степень характеризуется отклонением на 31–60°;
- при 3 степени — угол более 61°.
Существует и другая классификация заболевания:
- гипокифоз — при котором угол до 15°;
- нормокифоз — угол от 16 до 50°;
- гиперкифоз — более 50° отклонения.
Внешне 1 и 2 стадии заболевания проявляются сутулостью. Если эта сутулость никак не влияет на работу внутренних органов, а именно на органы дыхания и сердечную деятельность, то такое состояние относится к норме, и служба в армии не исключается. Подлежащий призыву юноша относится к категории годности А.
Таким образом, с 2015 г. количество заболеваний для освобождения от службы сокращено. В этот список попали болезни позвоночника. Согласно Положению, кифоз 2 степени, не нарушающий функцию жизненно важных органов, теперь не является причиной для освобождения. До 2015 г. при данном заболевании юношу не брали в армию.
Однако в некоторых случаях 2 степень все-таки подходит под список определенных ограничений, т. е. категория годности Б. Эта военная категория говорит о том, что призывник может проходить службу не во всех войсках. Такое заключение дает военно-медицинская комиссия при нарушениях в работе тех или иных органов, а нагрузка при прохождении службы может усугубить заболевание.
При 3 степени наблюдаются признаки нарушения кровообращения и дыхательной недостаточности, что обусловливается сдавливанием органов из-за резкой кривизны дуги.
Таких юношей не берут в армию, они попадают под категорию годности Д, в редких случаях под категорию В, в которой говорится об ограниченном призыве, и им выдают военный билет.
- Но все чаще встречаются у молодых людей.
- Среди таких патологий — патологический кифоз, искривления позвоночника в грудной, шейной или поясничной части.
- Неутешительная статистика говорит, что у 30% юношей призывного возраста присутствует та или иная степень недуга.
- В связи с этим хотелось бы знать берут ли в армию с кифозом?
- Все это зависит от стадии патологии и общего состояния здоровья призывника, вызванного заболеванием.
Суть патологии
Кифоз — это патология позвоночного столба, проявляющаяся искривлением в передне-задней плоскости.


В результате позвоночник становится дугообразным, в сложных случаях имеет вид горба. Это серьезное заболевание, которое может привести к инвалидности.
Статьи
28.02.2018
Призывник должен быть полностью здоровым, это неоспоримый факт. А если у него имеются какие-либо заболевания, например, с кифозом берут в армию? Это важный вопрос, ведь нарушения в строении позвоночника могут привести к серьезным проблемам, вызвать осложнения и ухудшение состояния молодого солдата при серьезных физических нагрузках, без которых невозможна служба в Вооруженных Силах страны.
- постоянное чувство усталости;
- боли в позвоночнике;
- онемение пальцев;
- проблемы с дыханием;
- нехватка кислорода и нарушение кровообращения в головном мозге;
- головные боли и шум в ушах;
На фоне кифоза развиваются и другие патологии: пищеварительной системы, сердечной, сосудистой и дыхательной. Различают несколько видов болезни по форме: угловой, дугообразный и физиологический. Также существует классификация по степеням, в зависимости от угла наклона столба позвоночника:
- Первая – 31-40°.
- Кифоз 2 степени– 41-50°.
- Третья – 51-70°.
- Четвертая степень заболевания – более 70°.
С одной стороны, кажется, что в сутулости нет ничего страшного, таких людей большое количество, но с другой – при этой патологии происходит защемление нервных окончаний, деформация межпозвонковых дисков из-за чего страдает иннервация конечностей и мышц грудной клетки, а затем присоединяется нарушение дыхательной экскурсии грудной клетки, нарушение работы внутренних органов и подвижности позвоночника.
Особенно опасен кифоз 3 степени и 4, так как при такой форме вентиляция легких и работа внутренних органов нарушается, что может приводить к заболеваниям бронхов, легких, сердечно-сосудитой системы и органов пищеварения.
Пригодность к службе регламентируется законодательством, а именно Постановлением правительства от 2013 года – «Расписанием болезней» с указанием категорий. О кифозе идет речь в ст. 66: сам по себе он в физиологической форме не является причиной для освобождения.
Это значит, что кифоз и армия совместимы, но обязательно учитывается тяжесть и прогрессирующее течение болезни. Ключевое значение имеют нарушения функции позвоночника и связанные с заболеванием нарушения функции других органов.
Так, при 1 степени призывник отправляется на службу, а вот при второй уже могут присвоить категорию В в случае если имеется клиновидная деформация позвонков со снижением высоты тела позвонка по передней поверхности более чем на половину высоты позвонка.
Также учитывается деформация грудной клетки, нарушения дыхания, ограничение подвижности позвоночника и другие изменения.
При 3 и 4 степени кифоз и армия не совместимы.
Существует и комбинированная форма болезни – кифосколиоз, при которой искривление происходит в передне-заднем направлении и боковом.
В этом случае призывник служит при 1 степени развития, но уже при 2 и 3 (если отклонение 11-25°) при наличии нарушений функции, ему присваивается категория В, то есть молодой человек отправляется в запас для призыва в военное время. 4 степень кифосколиоза – освобождение от службы навсегда, юноша снимается с учета.
Решение медкомиссии
- хирурга;
- ортопеда;
- невропатолога.


Кроме того, военным врачам представляются все выписки и снимки. При сохранении симптомов и рекомендаций для лечения, а также когда молодой человек носит специальный ортопедический корсет, отсрочка или освобождение будет согласовано. Но может потребоваться и дополнительное освидетельствование при помощи рентгенограммы и измерения углов искривления позвоночного столба. После этого молодой человек получает решение, берут ли в армию с кифозом в той форме, которая имеется конкретно у него.
Данная патология характерна тем, что человек не в состоянии выдерживать длительные физические нагрузки. При тяжелом течении, уже начиная со 2 степени, они вообще противопоказаны. Пациентам, страдающим от патологии, назначается только специальная лечебная гимнастика.
Более серьезные нагрузки способны только усугубить ситуацию, таким образом, 2 степень перерастает в 3 и так далее. В результате начинаются проблемы с кровообращением, движением конечностей.
В конце концов при ухудшающемся здоровье призывника все равно комиссуют, но уже в более тяжелом состоянии.
Помощь
Если у вас серьезное искривление позвоночника, которое требует лечения и ношения специального корсета, подготовьте документы, доказывающие ваш диагноз. Военная комиссия обязана дать отсрочку или освобождение.
Если же вас отправляют в армию, несмотря на то что вы попадаете под категорию В или Д, приготовьтесь отстаивать свои права в суде. Для начала вы можете задать вопросы нашим юристам в режиме онлайн.
Мы подскажем, как правильно поступить и куда обращаться в случае неправомерных действий в отношении вас.
С какой степенью сколиоза не берут в армию в 2020 году
Сколиоз или на что может рассчитывать призывник с искривлением позвоночника
Сколиоз — это дегенеративное заболевание, при котором тела позвонков смещаются относительно своей оси. Обычно в сторону. Критические моменты в жизни человека — 4-6 лет и 10-14 лет. При этом страдают в основном молодые люди в период активности. Деформации на поздних стадиях не поддаются никакой коррекции, потому о службе в армии часто говорить вообще не приходится.
Патологический процесс сопровождается массой дискомфортных ощущений. Запущенные формы искривления позвоночника сопровождаются недостаточностью в работе органов, что связано с компрессией нервных корешков и окружающих тканей. К тому же, формируется грубый косметический дефект — горб.
Не всегда военкомат принимает во внимание состояние потенциального военнослужащего. Проблема в том, что до критической стадии доходит не всегда. Соответственно, определить тяжесть патологического процесса трудно. Разберемся же, на что может рассчитывать призывник и как молодому человеку обеспечить себе зачисление в запас, полное освобождение от армии.
Как вообще проявляется искривление позвоночника
Заболевание сопровождается массой дискомфортных ощущений. На ранних стадиях проблема может быть незаметна. Как только болезнь достигает 2 этапа, проявления не заметит разве что очень беззаботный человек. Среди симптомов:
- Сутулость. Молодой человек постоянно горбит спину, выглядит неестественно старо. Симптом прогрессирует по мере того, как прогрессирует и основное заболевание. Это визитная карточка патологического процесса.
- Боли в груди и спине. На начальной стадии сопровождают человека только при интенсивной физической нагрузке. По мере того, как нарушение двигается вперед, все становится еще хуже. Боли появляются спонтанно и уже не проходят. Интенсивность — средняя, но постоянный характер выматывает, мешает нормально отдыхать, трудиться.
- Проблемы при ходьбе. Поскольку опорно-двигательный аппарат получает неравномерную нагрузку, позвоночник не выполняет рессорной, амортизирующей функции. Отсюда невозможность ровно ходить. Появляется неестественное ощущение тяжести в ногах, боли, возможна хромота. С течением времени суставы начинают изнашиваться, начинаются проблемы с коленями, бедрами, лодыжками. Возможна инвалидность, если ничего не предпринять.
- Головные боли, если задействована шея. При поражении верхнего отдела позвоночника не миновать проблем с головным мозгом, церебральным кровотоком. Сосуды не могут доставлять кровь в необходимых объемах. Начинаются очаговые симптомы. Помимо головных болей — головокружения, расстройства речи, интеллектуальный дефицит разной тяжести. Они нестойкие, их можно скорректировать. Но только на ранней стадии патологического процесса.
- Тошнота. Появляется внезапно и так же быстро исчезает. При поражении грудной и шейной областей это частый симптом.
- Слабость в руках и ногах. Ощущение ватности. Тонус мускулатуры снижается, сила уже не та, что должна быть. Это заметно и по объективным исследованиям. Возможны проблемы с удержанием предметов в руках.
- Образование горба, если заболевание запущено.
Процесс прогрессирует постепенно, в течение нескольких лет. Но неуклонно. Скорость развития зависит от того, насколько интенсивно на человека воздействует первичная причина расстройства. Например, неравномерная или неадекватная физическая нагрузка, постоянное сидение на одном месте, неудобный сон и т.д.
Профильный специалист, с которым должен работать молодой человек — это ортопед. В рамках коррекции расстройства не повредит помощь врача ЛФК (лечебной физкультуры), массажиста, физиотерапевта.
Какие стадии патологического процесса встречаются
Наиболее популярная классификация говорят о 4 степенях сколиоза.
- 4 степень. Угол отклонения более 50 градусов. Позвоночник неестественно выгнут, выглядит как дуга, обращенная вправо или влево. Реберный горб становится еще больше, качественная коррекция уже невозможна. Патологические изменения резко выражены, необратимы.
Сколиоз 2 степени берут в армию
- 2 степень. Отклонение позвоночного столба от своей оси достигает 11-25 градусов. Это уже серьезное нарушение. Оно отмечается и визуально. Патологический процесс сопровождается выраженным смещением позвонков, болевыми ощущениями, проблемами при ходьбе.
- 3 степень. Запущенная стадия патологического процесса. Формируется реберный горб. Невооруженным глазом уже видно смещение позвонков. Пациента сопровождают постоянные боли, дискомфорт. Мускулатура брюшного пресса ослаблена. Человек уже не способен не то, что служить, но и выполнять сложные физические действия. Заболевание еще можно скорректировать, но потребуется много времени.
Сколиоз 1 степени берут ли в армию
- 1 стадия. Отклонение позвоночника от своей оси не достигает 10 градусов. Человек пока не замечает проблем. Однако они есть. На рентгеновских снимках обнаруживается сутулость, разная высота плеч, деформации позвонков. Как только молодой человек меняет положение тела, состояние позвоночника восстанавливается, это ключевой признак первой стадии патологического процесса.
Классификации также затрагивают локализацию искривления позвоночника. Согласно этому методу подразделения, называют сколиоз шейного, грудного, пояснично-крестцового отделов.
Заболевание отнюдь не шуточное, возможны осложнения.
Почему и когда нельзя идти в армию при сколиозе
Со сколиозом, начиная со второй стадии, идти в армию нельзя. Это объективное утверждение. Причин тому несколько:
- Интенсивные боли. Дискомфорт создает в сознании доминанту. Человек не может думать ни о чем, кроме сильного неприятного ощущения. Это мешает нормально служить и доставляет моральные страдания.
- Нарушения нормальной двигательной активности. Молодой человек с искривлением позвоночника не может нормально двигаться, тем более бегать. Учитывая это, складывается патовая ситуация. Командование требует заниматься физическими нагрузками, а военнослужащий сделать этого не может по объективным причинам.
- Неправильная нагрузка на опорно-двигательный аппарат. Как итог — изнашивание суставов. Армия предполагает ежедневные интенсивные физические нагрузки: строевая подготовка, уборка территории и прочие «прелести» состояния службы в Вооруженных силах. Чем больше человек нагружается, тем быстрее прогрессируют артрозы. А значит — суставы рушатся еще стремительнее. Справиться с этим можно только одним способом — не служить в армии. Для этого нужно собрать правильный пакет документов.
- Вероятность прочих осложнений. Например, раннего формирования горба, прогрессирования искривления позвоночника. Вариантов несколько.
Если молодой человек действительно болен сколиозом, ни о какой армии речь не идет. Поскольку изменения стойкие, обычно выставляют категории «В» или «Д» (намного реже). Хотя ситуации могут быть разными. Необходимо лечение под контролем специалиста.
С каким сколиозом не берут в армию
Когда освобождают от военной службы: что можно найти в документах
Вопрос регламентируется положением о военно-врачебной экспертизе. В приложении к этому документу можно найти список заболеваний и условий, с которыми не берут в армию.
Согласно Положению, со сколиозом в армию все-таки берут. Но все зависит от степени развитости патологического процесса. Рассмотрим вопрос подробнее.
1 стадия сколиоза, как считается, не мешает проходить военную службу. Соответственно, призывнику присваивается категория Б-3. Это значит, что молодой человек ограниченно годен и может служить в войсках. При этом есть ограничения по роду сил. Как правило, призывника отправляют на сравнительно легкую службу, где минимум физических нагрузок.
2 стадия патологического процесса куда труднее в плане оценки. В большинстве случаев, если степень отклонения менее 17 градусов, в армию все же берут. Хотя, формально, есть шансы. Поскольку в документе можно найти три оговорки. В войска не призывают, если отклонение достигает 11-17 градусов, при этом:
- Двигательная активность позвоночника ограничена на 20 и более процентов.
- Есть нарушения чувствительности.
- Присутствуют боли.
На деле — это практически невозможно, потому как врачебная комиссия может затребовать доказательства того, что призывник проходит систематическое лечение.
При третьей стадии патологического процесса, шансов куда больше. При этом, важно, чтобы сочетались три фактора:
- Искривление должно быть более 17 градусов, с функциональными нарушениями.
- Обязательно присутствует болевой синдром. При этом сколиоз имеет фиксированный характер.
- Человек проходил лечение. Насколько часто — в документе это требование не указано.
Призывник может рассчитывать на категорию «В». Ограниченно годен.
Если деформации очевидны, искривление позвоночника достигло 4 стадии, можно говорить о категории «Д». Не годен.
Если есть какие-либо сомнения, диагноз выставлен только что (под вопросом), выставляют категорию «Г» и предоставляют отсрочку на 6-12 месяцев. За это время нужно исследовать состояние здоровья человека и сделать выводы о годности.
Чтобы получить военный билет и забыть об армии, придется постараться.
Алгоритм действий призывника
Главное правило — обращайтесь к врачу как минимум за год до призыва или постановки на первичный учет. Желательно подумать о документах за несколько лет. Идти нужно к ортопеду. Затем:
- Каждые несколько месяцев обращайтесь к врачу, фиксируйте жалобы на боли, нарушения движений, ходьбы.
- Если вас направляют в бассейн, на физиолечение, массаж — соглашайтесь. Это дополнительное подтверждение того, что вы проходите лечение.
- Как только наступает «час икс», берите медицинскую карту и отправляйтесь в военкомат. Обязательно описывайте свои жалобы, не говорите, что все в порядке.
- Если военкомат настаивает на дополнительном обследовании — не отказывайтесь.
- Затем вы получите военный билет или же отправитесь служить. Все зависит от состояния здоровья и грамотности действий.
Какие документы с собой взять
С собой нужно взять медицинскую карту. В некоторых случаях, военный комиссариат самостоятельно запрашивает необходимые документы из поликлиники. Если вы наблюдаетесь в частной клинике, запросите оригинал карточки.
Также с собой нужно взять выписки из стационара (если такие есть), рентгены с протоколами и заключениями исследования, результаты КТ, МРТ. Все, что у вас есть и все, что может подтвердить плохое состояние здоровья в части искривления позвоночника.
Настоятельно рекомендуем не затягивать с предоставлением документов, это сыграет против вас.
Как действовать непосредственно в военкомате
Следуйте инструкциям специалистов. Не говорите, что со здоровьем у вас все в порядке. Рассказывайте, как есть. Жалуйтесь на состояние здоровья, но не притворяйтесь и не перегибайте. Врачи из военкомата интересуются реальным положением вещей здесь и сейчас. Им интересны документы и формальные критерии.
Документы предоставляйте по требованию, настаивайте на оценке медицинских бумаг.
Советы призывникам больных сколиозом
Чтобы получить заветное освобождение от службы в армии и военный билет, действуйте грамотно:
- Обращайтесь к врачу как минимум раз в полгода, даже если реальных проблем нет. Фиксируйте обострение и ухудшение состояния здоровья. Важно, чтобы на руках к нужному моменту были все бумаги.
- Обязательно проходите лечение. Массаж, лечебная физкультура, физиолечение. Порой факт терапии становится ключевым при решении вопроса годен/не годен.
- С собой берите все имеющиеся документы. Оригиналы и копии. Первые — только показывайте. Вторые — отдавайте, чтобы подклеивали в личное дело. Ни в коем случае не отдавайте оригиналы. Документы могут потеряться, да и вероятность злого умысла хоть и мала, но все же есть.
Сколиоз — заболевание, с которым можно освободиться от армии. Главное — правильно действовать.
ИНТЕРЕСНОЕ ПО ТЕМЕ: Понравилась статья – сохрани в свою социальную сеть.
Берут ли в армию с кифозом, кифосколиозом (2, 3 степени)?
Подлежат ли призыву на армейскую службу больные с кифозом? В большинстве случаев больного отправляют служить, пусть даже и с присуждением категории «Б» (ограниченно годен).
Однако при некоторых формах кифоза, при его тяжелых осложнениях или запущенности процесса больного могут комиссовать. Тяжесть заболевания и окончательное решение по допуску к армейской службе определяет комиссия военкомата, в которую входят врачи нескольких специализаций.
Учитывая, что у большинства пациентов кифоз протекает благоприятно, около 80% больных обычно отправляются служить.
1 Берут ли в армию с кифозом?
Берут ли в армию больных кифозом позвоночника? В большинстве случаев – да, больных возьмут на службу. Например, в Украине в 2017 году на летнем призыве в ряды вооруженных сил были зачислено достаточно большое количество больных с кифозом.
Лишь немногие получили отсрочку (не более 5% от всех больных с кифозом), и у них наблюдалась тяжело протекающая болезнь. В остальных странах бывшего Советского Союза картина примерно такая же – призывают подавляющее большинство с таким заболеванием.
Кифоз может поражать грудной и поясничный отделы позвоночника, а это также влияет на возможность зачисления на службу. При поражении поясничного отдела шансы на отсрочку больше, так как болезнь в этом отделе протекает обычно тяжелее, чем в грудном.
Даже если заболевание 1 степени, призывнику может быть присуждена ограниченная категория годности. То есть в армию его могут допустить, но с ограничениями в сдаче физических нормативов. Например, его могут не допускать к бегу на длинные дистанции.
После хирургического лечения кифоза призывник получает отсрочку
Базовая терапия заболевания (оно нередко бывает пожизненным) может проводиться и во время службы, усилиями армейского госпиталя. Эффективность такого лечения мала, но все же лучше, чем его отсутствие.
1.1 В каких случаях не берут в армию с кифозом?
Существует ряд патологических изменений в организме, вызванных кифозом, при наличии которых призывник должен быть освобожден от армии.
Список патологических изменений, освобождающих от армии:
- Наличие у больного патологического искривления (выпуклости) позвоночника, размеры которого превышают 61 градус.
- Наличие у больного деформаций грудной клетки и/или западания грудных позвонков и ребер.
- Чрезмерное уменьшение пространства между позвоночными дисками (как в грудном, так и в поясничном отделе).
- Наличие у больного остеохондропатического кифоза и/или других среднетяжелых заболеваний костной ткани, которые катализируют (усиливают) течение кифоза.
- Наличие у больного рестриктивного вида нарушения дыхательной функции 2 стадии (диагноз подтверждается только по данным спирометрии).
- Наличие компрессии (сдавливания) спинномозгового канала и/или позвоночных сосудов (включая артерии, проходящие вдоль шейного отдела).
Эти причины для зачисления призывника в запас актуальны и в России, и в РБ (Республике Беларусь). Кроме того, подобные причины к отсрочке актуальны в целом для всех стран бывшего Советского Союза (законы в этих странах были сформированы по одному шаблону).
2 Берут ли в армию с кифосколиозом?
Кифосколиоз (подробнее об этой болезни можно почитать отдельно) является подвидом кифоза. Он подразумевает наличие кифоза и сколиоза одновременно. Болезнь протекает особенно тяжело, при отсутствии адекватной терапии часто приводит к инвалидности.
Заболевание может быть как врожденным (невозможно вылечить), так и приобретенным (иногда лечится консервативно). Кифосколиоз может существенно нарушать работоспособность больного, а также вызывать ряд неврологических нарушений.
Нормальная спина и кифозная
При данном заболевании шансы освобождения от армии значительно выше, чем при классическом кифозе (при начальных стадиях). Если же заболевание запущенно, то больной в любом случае освобождается от службы из-за тяжелых проявлений болезни.
В том числе запрещена служба тем призывникам, которые прошли хирургическое лечение кифосколиоза (даже если болезнь была успешно излечена). Дело в том, что при определенных обстоятельствах можно опять спровоцировать развитие деформаций позвоночника.
Поэтому такие люди должны пожизненно избегать чрезмерной физической нагрузки и регулярно заниматься лечебно-профилактической физкультурой. Кроме того, им показаны регулярные консультации врачей, что подразумевает хотя бы ежегодные походы на осмотр (с визуализирующей диагностикой).
3 Что говорится в законе?
При решении о том, должен ли служить призывник с кифозом или нет, опираются на 66 статью кодекса Российской Федерации. Она гласит:
- к категории «Б» относят призывников, имеющих сколиоз третьей степени структурного или же неструктурного типа, протекающего с нарушениями дыхания второй степени и/или деформацией грудного отдела,
- к категории «В» относят призывником, имеющих фиксированные сколиозы с поворотом позвонков, а также кифоз с клиновидной деформацией от 3 и более позвонков с уменьшением высоты грудной части туловища.
Имея описанные нарушения, призывник должен получить военный билет и быть зачислен в запас вооруженных сил. Более точных характеристик кифоза, при котором служба не положена, не существует.
Из-за этого часто возникают спорные ситуации, на решение которых может уйти и несколько месяцев. Поэтому опираются на последствия заболевания, и если они таковы, как в списке выше, то присуждается соответствующая категория годности.
Например, если имеются такие нарушения при кифозе, как при сколиозе третьей степени (пункт 1 из списка выше) – призывник освобождается от службы в армии. Учтите, что в спорных случаях может потребоваться проведение нескольких диагностических мероприятий, траты на которые могут быть возложены на призывника, а не на государство.
4 Что делать, чтобы не идти в армию с кифозом?
Как комиссоваться при наличии кифоза позвоночника? Самое главное – это не столько подтвердить наличие заболевания (оно не очень-то и редкое), сколько подтвердить тяжесть его протекания. То есть если имеется начальных кифоз с минимальными проявлениями, то на отсрочку можно не претендовать.

Стадии развития кифоза позвоночника
Иначе обстоят дела у больных, которые имеют нарушения дыхательной функции или с различные неврологические нарушения. В этих случаях призывная комиссия может даже особо не выяснять все нюансы болезни: им будет достаточно знать, что у призывника имеются тяжелые нарушения.
Освобождение может быть дано после единственной медицинской диагностики, которая подтвердит тяжесть симптомов. Если тяжесть течения болезни умеренная или средняя, то здесь может потребоваться несколько медицинских обследований.
В таких случаях призывнику могут дать временную отсрочку для попытки вылечить болезнь или хотя бы ввести ее в стадию ремиссии. Отсрочка дается на полгода-год, после чего проводится повторная диагностика и уже на основании полученных с нее данных принимается решение об комиссовании (или о пригодности к службе).
Цинично выходит, что призывнику нужно просто не лечить болезнь, если он не хочет попасть в армию. Учтите, звучит это весьма просто (всего-то не лечиться), но это может быть наказано по закону (ведь по факту государство направляет вас на лечение, которое вы игнорируете).
4.1 Берут ли в армию с кифозом? (видео)
 Загрузка…
Загрузка…Кифосколиоз: причины, симптомы и лечение
Кифосколиоз – это аномальный искривление позвоночника в двух плоскостях: коронковой плоскости, или из стороны в сторону, и саггитальной плоскости, или сзади вперед. Это сочетание двух других заболеваний позвоночника: кифоза и сколиоза.
Сколиоз вызывает аномальное искривление позвоночника в коронарной плоскости, что означает его искривление в стороны. Кифоз приводит к неправильному изгибу позвоночника в сагиттальной плоскости, то есть он изгибается вперед или назад, как горбун.У людей с кифосколиозом позвоночник изгибается как в сторону, так и вперед или назад одновременно.
Это состояние может возникнуть в любом возрасте, в том числе при рождении. Согласно отчету о заболевании, 80 процентов случаев являются идиопатическими. Это означает, что причина заболевания неизвестна.
Симптомы кифосколиоза различны. Иногда люди с этим заболеванием могут иметь только ненормальное предчувствие или сутулость. В более тяжелых случаях могут возникнуть негативные последствия для легких и сердца.Мышцы могут не функционировать должным образом при повседневной деятельности.
Многие случаи этого состояния не имеют известной причины. В других случаях это заболевание позвоночника является результатом:
- Длительная неправильная осанка. Плохая осанка со временем может привести к постуральному кифосколиозу. Его можно лечить с помощью обширной физиотерапии.
- Туберкулез (ТБ). ТБ может ослабить позвоночник.
- Остеохондродисплазия. Это тип дисплазии скелета, состояние, при котором нарушается рост костей позвоночника, хрящей и соединительной ткани.
- Дегенеративные болезни. Примеры включают остеопороз и остеоартрит (ОА).
У людей в возрасте 50 лет и старше может развиться эта аномалия позвоночника, если уже присутствуют дегенеративные заболевания, такие как ОА.
Самый очевидный физический симптом кифосколиоза – сгорбленная или неровная спина. Это заболевание позвоночника сопровождается рядом других легких симптомов, включая:
- сгорбленная спина
- неровные лопатки
- руки или ноги длиннее с одной стороны
- проблемы с изображением тела
В более тяжелых случаях кифосколиоз может повлиять на легкие, нервы и другие органы.Более серьезные симптомы включают:
- обезображивание
- боль в спине
- проблемы с дыханием
- слабость или паралич
- скованность
- усталость
- снижение аппетита
- неврологические проблемы
- проблемы с сердцем
Лечение аномалий позвоночника может варьироваться в зависимости от на:
- степень искривления позвоночника
- способность поддерживать здоровую осанку
- возраст
- другие заболевания
- влияние на повседневную жизнь
Существует множество неинвазивных методов лечения кифосколиоза.Однако, если это не помогает, ваш врач может порекомендовать операцию.
1. Осмотр
Раннее обнаружение проблем с позвоночником – ключ к предотвращению ухудшения вашего состояния. У детей часто возникают незначительные искривления позвоночника, которые могут никогда не нуждаться в лечении или исчезнут с возрастом.
Тем не менее, важно регулярно проходить медицинские осмотры, чтобы контролировать позвоночник на предмет изменений. Лечение будет варьироваться от одного человека к другому в зависимости от тяжести их состояния.
2. Ортез при сколиозе
В качестве альтернативы хирургическому вмешательству врачи могут порекомендовать использовать спинной ортез. Брекетинг не является эффективным методом лечения взрослых, у которых перестали расти кости.
Важно отметить, что фиксация не излечивает сколиоз или кифосколиоз. Однако это может помочь предотвратить любой будущий ущерб. Подтяжки обычно носят в течение дня. Чем чаще их носят, тем эффективнее они становятся.
3. Обезболивание
Аномалии позвоночника и любые другие травмы спины могут вызывать сильный дискомфорт, скованность и влиять на повседневную деятельность.Врачи могут порекомендовать инъекции кортизона и другие обезболивающие для временного облегчения.
Однако эти лекарства могут иметь серьезные побочные эффекты при слишком частом применении. По этой причине инъекции делаются только один или два раза в год.
4. Физиотерапия
Активная физиотерапия включает упражнения, которые увеличивают силу и гибкость позвоночника. Наиболее эффективное лечение включает упражнения, направленные на улучшение диапазона движений и баланса позвоночника.
5. Хирургия
Если у вас тяжелый кифосколиоз, врачи могут порекомендовать хирургическую коррекцию. Хотя хирургия позвоночника может и не вылечить аномалии позвоночника, она может помочь предотвратить прогрессирование заболевания и причинить ему дополнительный вред.
Распространенным вариантом хирургического вмешательства является спондилодез. Это процедура, при которой кости позвоночника соединяются металлическими стержнями или винтами для предотвращения самостоятельного движения. Это позволяет старому и новому материалу позвоночника формироваться вместе.
Доктора также могут установить регулируемую штангу. Этот вариант рекомендуется молодым людям, которые еще не закончили расти. Этот стержень можно регулировать каждые шесть месяцев, чтобы он соответствовал длине позвоночника.
Как и в любой операции, бывают осложнения. Они могут включать:
- инфекция
- повреждение нерва
- неспособность излечить
- чрезмерное кровотечение
- паралич
Берут ли в армию со сколиозом и плоскостопием
Большинство современных парней не очень-то хотят служить в армии. Поэтому их интересует, какие заболевания помогут «выбраться» от звонка. В частности, один из самых частых вопросов: «А в армию забирают со сколиозом и плоскостопием?» Причем эти два заболевания очень распространены.
В армию забирают со сколиозом?
Сколиоз в армию берут, но не всегда. Чаще всего это зависит от степени деформации позвоночника.Если вам интересно, принимает ли армия сколиоз 2 степени, то ответ может вам не очень понравиться. Не желая попасть в армию со сколиозом, нужно при медосмотре предоставить историю болезни, а также рентген. Заключение также лучше делать стороннему врачу, а не из военкомата. Ведь в армию нужно отправить как можно больше людей, поэтому вывод можно сделать неверно. Но только в военкомате определят, пойдет парень в армию или нет.Это зависит от того, в какую категорию он попадает.
Если вам интересно, можно ли попасть в армию со сколиозом, то следует учитывать следующее: допускаются только призывники, подпадающие под категорию «А». В категории «B» количество мест службы ограничено, но вы не можете получить освобождение. То есть даже с этой категории в армию возьмут. Если вы подпадаете под категорию «G», то вам дадут передышку на шесть месяцев, а затем снова заставят пройти медицинскую комиссию.После определения угла отклонения врачи решают, в какую категорию отнести пациента.
1 степень сколиоза
Некоторые задаются вопросом, заболевают ли они сколиозом 1 степени. В этом случае получить освобождение от армии не получится, так как это заболевание не является серьезным. Хотя, если не лечить, может прогрессировать.
Симптомы: ухудшение осанки, боли в шее. В этом случае можно использовать щадящие методы лечения, после которых организм очень быстро восстанавливается.Это ЛФК, мануальная терапия, комплекс упражнений, корректор осанки. Все это можно сделать дома. В армии ежедневно проводятся армейские учения, которые помогут исправить осанку.
В армию берут сколиоз второй степени?
При сколиозе 2 степени присваивается категория «В», есть молодые люди, признанные годными, но не в каждой компании они могут служить. Если у врачей есть подозрения на правосторонний сколиоз, они отправляют пациента на рентген, решая, пойдет ли пациент в армию.Симптомы: наблюдается асимметрия тела, которая увеличивается после длительного пребывания в положении стоя.
После появления асимметрии сколиоз 2 степени быстро прогрессирует до 3 степени. Лечение проводится с помощью ЛФК (лечебная физкультура). Также положительно действует массаж, комплекс упражнений, мануальная терапия, корректор осанки.
3 степень заболевания
Если вас интересует, страдаете ли вы сколиозом 3 степени, ответ будет отрицательным.Хотя в редких случаях даже при таком заболевании молодые люди могут попасть под вызов. Симптомы: очень сильное искривление позвоночника, появляется горбинка, шевелится грудная клетка. Это приводит к нарушению деятельности некоторых внутренних органов (сердца, легких).
Ли при сколиозе 4 степени
Симптомы: нарушаются функции позвоночника и систем органов, смещено сердце, возникают проблемы с дыханием, выносливостью, появляются отеки. В армию точно не берут парней до 25 лет, подпадающих под категорию «Д».Им выдают «белый» военный билет. В армию не берут сколиоз 4 степени, выписывая больного от службы.
Группы плоскостопия
Многие не знают, берут ли они в армию сколиоз или плоскостопие. С первым заболеванием мы уже разобрались, поэтому переходим ко второму. Сплющивание разделено на 4 группы:
- «А». Это очень серьезное нарушение стопы, при котором молодой человек точно не попадет в армию.Он получит категорию «D» и будет признан непригодным к службе.
- «Б». Это тоже довольно серьезное нарушение, но в этом случае призывник будет считаться ограниченно годным. То есть в мирное время не назовется, а в случае войны будет.
- «АТ». Призывник тоже получает категорию «В», но признается годным к службе. Однако его можно отправить только в места с благоприятными условиями.
- «Г» – нарушений функций стопы не выявлено.Во всех компаниях парня считают годным к службе.
Осложнения плоскостопия
Теперь весьма актуален вопрос: брать ли в армию со сколиозом или плоскостопием, поскольку эти два недуга наиболее распространены. Иногда они могут сопровождаться некоторыми осложнениями, при которых услуга категорически запрещена. Ведь плоскостопие почти всегда сливается с артрозом. Если у призывника артроз и плоскостопие 3 степени, то по закону его нельзя брать на службу.А вот со второй степенью плоскостопия из армии в уклон вряд ли получится, если нет артроза. В противном случае также запрещено служить.
Если, несмотря на диагноз, вас заставили пойти в армию, то вы можете подать иск против военкомата в суд, так как нарушается закон. Не верьте всему, что говорят в военкомате. Задача сотрудников – позвонить как можно большему количеству людей. Не оставляйте в военкомате оригиналы медицинских данных (заключения врачей, справки, медицинские карты, рентгеновские снимки), так как здесь они могут быть потеряны.
Кто поставит все точки над «и»
Если интересно, берут ли в армию сколиозорное плоскостопие, то это зависит от степени заболевания, формы, ее течения. Самостоятельно определить это невозможно. Решение о годности к армии должен поставить травматолог-ортопед. Если такого специалиста нет, то диагноз ему может поставить хирург, но он не определяет, брать парня в армию или нет. Призывник обязательно должен пройти рентген, после чего рентгенолог тоже сделает свои выводы.Окончательное решение принимается в военкомате.
Не все знают, попадают ли в армию со сколиозом, так что не во всех случаях. Обычно мальчиков, страдающих сколиозом 3 и 4 степени, на службу не отправляют. Но если врач намеренно хочет снизить степень заболевания, отправить молодого человека в армию, то вы можете пожаловаться ему письменно своему начальнику. Узнать, какой врач поставил неправильный диагноз, поможет рентген. Если вы уверены в неправильном диагнозе, лучше пройти обследование в другой клинике.
Таким образом, чаще всего в армии принимает колиоз и плоскостопие. Гораздо реже встречаются тяжелые степени и формы заболевания. В этом случае вы можете «отрезать» от сервиса. Если, несмотря на тяжелую форму заболевания, вас отправят в армию, вы имеете право подать жалобу в военкомат.
.Преимущества, шаги и советы экспертов
Некоторые учащиеся, взвешивая свои варианты после окончания школы, могут рассматривать поступление в армию как альтернативу высшему образованию или как что-то, что нужно сделать перед тем, как подавать заявку на получение степени бакалавра. Однако в этом руководстве учащимся предлагается рассмотреть возможности и преимущества поступления в армию после окончания колледжа. Помимо рассмотрения вариантов, таких как получение финансирования GI Bill® после ухода из армии или участие в ROTC во время учебы в школе, в этом руководстве также рассматривается поступление в армию после колледжа без предварительного прохождения ROTC.Хотя данные о студентах-ветеранах можно легко найти – Национальная конференция законодательных собраний штатов обнаружила, что почти миллион ветеранов и активных военных использовали финансирование GI Bill® для обучения в период с 2000 по 2012 год – информация для тех, кто решил сначала получить ученую степень, удивительно не хватает. Следующее руководство призвано ответить на общие вопросы и предоставить подробную информацию для учащихся, заинтересованных в выборе этого пути.
Преимущества поступления в армию после окончания колледжа
Существует множество причин для поступления в армию после того, как вы получите степень, и эти преимущества побуждают многих людей расставить приоритеты в своем образовании, прежде чем решиться на прыжок.В следующем разделе описаны несколько веских причин, по которым студент может отложить отправку службы в свою страну.
- Повышенные должности офицера
Планируете ли вы поступление в военно-воздушные силы, армию, морскую пехоту, флот или береговую охрану, каждое из этих военных направлений позволяет студентам с четырехлетним дипломом обойтись без общего набора и перейти непосредственно к офицерской подготовке. Помимо экономии времени, затрачиваемого на продвижение по службе, офицеры берут на себя руководящие роли и получают более высокую зарплату.
- Программа погашения ссуды на обучение
Согласно CLRP квалифицированные лица, которые ранее не служили в армии, но имеют существующие студенческие ссуды от учебы в колледже, могут подать заявку на эту программу погашения, когда они присоединятся. В то время как Конгресс установил максимальную сумму в 65 000 долларов, набор филиалов ограничен своими максимумами. Армия и флот предлагают максимальную выплату, морская пехота допускает 20 000 долларов, а ВВС 10 000 долларов. Береговая охрана имеет аналогичную программу погашения студенческой ссуды для офицеров, известную как Инициатива подготовки студентов колледжа (CSPI).
- Программа погашения ссуды для медицинских работников
Специально разработанная для военнослужащих, которые либо имеют, либо находятся в процессе получения степени, связанной с медицинской профессией, эта программа ежегодно приносит до 40 000 долларов – минус 25% налогов. Чтобы соответствовать требованиям, кандидаты должны быть избранным офицером запаса в вооруженных силах и планировать карьеру, которую министр обороны считает критически необходимой во время войны.
- Ваучерная программа на высшее образование
По программе GEV любой имеющий на это право офицер ВМФ может получить до 40 000 долларов для получения ученой степени – при условии, что они планируют выполнить требования программы, находясь вне службы. Кандидаты должны продемонстрировать лидерский потенциал и получить степень, соответствующую целям ВМФ.
- Стоматологическая школа военно-морского флота
Эта программа, ставшая возможной благодаря Национальному военно-медицинскому центру Уолтера Рида, позволяет военнослужащим ВМФ, страстно заботящимся о здоровье зубов, присоединиться к стоматологическому корпусу и получить бесплатное образование при условии, что они обязуются служить в армии определенное количество раз. лет после окончания учебы.
- Финансируемая программа юридического образования
Лица, желающие стать членами армейского корпуса Jag Corps, могут подать заявку на участие в этой высококонкурентной программе, в рамках которой ежегодно отбирается 25 лейтенантов или капитанов действующей службы для получения степени доктора медицины, оплачиваемой государством. Лица, отобранные для этой программы совсем недавно, имели средний средний балл 3,47 и 159 баллов по программе LSAT. Лица посещают государственную или частную школу, предлагающую военнослужащим плату за обучение в пределах штата.
- Развитие большего жизненного опыта и образования.
Многие американцы решают пойти в армию сразу после колледжа и считают, что приняли лучшее решение для себя. Тем не менее, другие студенты могут извлечь пользу из времени, проведенного в академической среде, получая как знания, так и практические навыки, которые могут пригодиться им в армии и за ее пределами.
Как поступить в армию после колледжа
Решив, что поступление в армию после колледжа – многообещающий путь, у многих студентов все еще есть вопросы о материально-техническом обеспечении такого плана.В этом разделе рассматриваются общие общие требования, а также шаги, предпринимаемые учащимися, чтобы присоединиться. Читая их, помните, что разные ветви различаются по способу присоединения выпускников колледжей, но некоторые общие черты могут быть применены во всех сферах.
Общие требования
- Возраст
Военно-воздушные силы требуют, чтобы кандидаты были в возрасте от 18 до 39 лет на момент подачи заявления, а в армии – от 19 до 32 лет.
- Образование
Кандидаты должны иметь как минимум степень бакалавра для рассмотрения.
- Гражданство
Кандидаты должны продемонстрировать доказательство наличия гражданства США во время подачи заявки.
- Строгая проверка квалификации
В дополнение к конкретным требованиям, приведенным выше, каждый кандидат рассматривается на основе его / его лидерского потенциала, стандартов морали и сильных сторон в академическом мире.В зависимости от рода войск от некоторых претендентов может потребоваться сдать квалификационный экзамен для рассмотрения.
ступеньки
- Базовая подготовка
Известный как базовая военная подготовка, учебный лагерь ВВС занимает 7,5 недель и предназначен для того, чтобы бросить вызов новобранцам всеми возможными способами.За людьми наблюдает инструктор по военному обучению, и обучение состоит из умственной и физической выносливости, военной истории, национальной безопасности и подготовки к террористическим атакам, боевых / спасательных навыков, боевых сценариев и оценок.
- Обучение офицеров Школа офицеров
длится 9,5 недель и состоит из четырех этапов. Первый этап направлен на формирование дисциплины, лидерства и командной работы, а второй – привитие навыков управления, ведения боя и межкультурных компетенций.На третьем этапе эти навыки претворяются в жизнь, когда офицеры командуют прибывающим классом вербовки и проходят аттестацию. На заключительном этапе офицеры попадают в ВВС через наставничество.
- Тестирование
Кандидаты в офицерские комиссии должны пройти квалификационный экзамен на офицера ВВС, в котором основное внимание уделяется математическим и словесным навыкам и другим конкретным способностям, основанным на конкретной карьере.При поступлении в специализированную область от кандидатов могут потребоваться дополнительные экзамены.
- Образование
Многие офицерские комиссии требуют наличия степени бакалавра, а некоторые требуют ученой степени. Кандидаты должны попросить любой колледж, в котором они учатся, прислать официальные запечатанные стенограммы для проверки, чтобы получить рассмотрение.
- Базовая подготовка
Базовая боевая подготовка длится 10 недель и помогает новобранцам перейти от гражданских к солдатам.Обучение разбито на фазы. Красная фаза направлена на построение командной работы и привитие навыков, связанных с полевыми упражнениями и физической выносливостью. Белая фаза учит навыкам стрельбы и спуска по веревке, а также укрепляет уверенность в себе. Последняя синяя фаза включает в себя курс ночного проникновения (NIC) и постоянное обучение владению оружием.
- Обучение офицеров Школа кандидатов в офицеры
занимает 12 недель и включает два этапа.Первый этап направлен на формирование лидерских навыков и развитие физической и умственной выносливости, а второй этап – проверка этих навыков. Кандидаты принимают участие в 2,5-недельной учебной миссии, где они проводят команду через различные препятствия и моделируют столкновения с противником.
- Тестирование
Армия не требует экзаменов по окончании Кандидатской школы в офицеры, но может сделать это при подаче заявления на специальные офицерские должности.
- Образование
Многие офицерские комиссии требуют наличия степени бакалавра, а некоторые требуют ученой степени. Кандидаты должны попросить любой колледж, в котором они учатся, прислать официальные запечатанные стенограммы для проверки, чтобы получить рассмотрение.
- Базовая подготовка
Подготовка солдат морской пехоты длится 12 недель и разделена на четыре этапа.Первый посвящен военным традициям, тренировкам, личным боевым навыкам и плаванию. На втором этапе формируются командная работа и меткая стрельба, а также проводится обучение боевым стрельбам и прицеливание. На третьем этапе проводится обзор боевого выживания и навигации, прежде чем новобранцы пройдут ряд физических и академических экзаменов. После завершения они участвуют в 54-часовом полевом испытании.
- Обучение офицеров Школа кандидатов в офицеры
длится 10 недель и направлена на развитие навыков лидерства и выносливости, необходимых для руководства военными морской пехотой в различных условиях.Обучение проходит в Квантико три раза в год.
- Тестирование
Кандидаты должны принять участие в собеседовании, сдать экзамен на физическую подготовку и медицинский осмотр, а также пройти проверку биографических данных.
- Образование
Многие офицерские комиссии требуют наличия степени бакалавра, а некоторые требуют ученой степени.Кандидаты должны попросить любой колледж, в котором они учатся, прислать официальные запечатанные стенограммы для проверки, чтобы получить рассмотрение.
- Базовая подготовка
Учебный лагерь на флоте занимает 10 недель и разделен на недельные темы. К ним относятся обработка, уверенность, практическая работа, боевой огонь, карьера, пожарная безопасность, боевые станции и выпускной.
- Обучение офицеров Школа кандидатов в офицеры
длится 12 недель и предназначена для обучения кандидатов всем физическим и психологическим требованиям, предъявляемым к офицерам ВМФ. Кандидаты сосредоточены на запоминании деталей истории и протокола ВМФ, получении дополнительной академической подготовки и попутно совершенствовании своих военных навыков.
- Тестирование
Военно-морской флот не требует никаких экзаменов при выпуске из школы кандидата в офицеры, но тем, кто планирует взять на себя специализированную роль, могут потребоваться тесты по конкретной дисциплине.
- Образование
Многие офицерские комиссии требуют наличия степени бакалавра, а некоторые требуют ученой степени. Кандидаты должны попросить любой колледж, в котором они учатся, прислать официальные запечатанные стенограммы для проверки, чтобы получить рассмотрение.
Чем можно заниматься, получив высшее военное образование?
Как и в гражданском мире, существует множество вариантов того, как студенты используют свою степень в армии.Каждому виду вооруженных сил нужны квалифицированные и образованные специалисты для выполнения функций, требующих различных навыков, от бухгалтерского учета до медицины и права. Продолжайте читать, чтобы узнать лишь о нескольких ролях, доступных в армии.
Обзор карьеры:
К чему может привести карьера в армии после окончания колледжа?
- Офицер артиллерии ПВО
Действуя в составе армии, эти профессионалы-артиллеристы обладают тонко настроенным пониманием современных компьютерных программ, радиолокационного оборудования и систем связи, необходимых для обнаружения и предупреждения о возможных атаках противника.Этим офицерам поручено управлять используемыми ракетами и орудиями и при необходимости использовать их. Поскольку гражданские лица не могут работать с этой техникой, армия – единственное место, где можно найти такую работу. Чтобы претендовать на эту должность, кандидаты должны иметь офицерское звание, пройти курс повышения квалификации в области ракетных систем, минометов, артиллерии, радаров и / или компьютерных систем управления, а также нести действительную военную службу.
- Практикующая женская медсестра
Уходят ли они за младенческой дочерью военнослужащего или оказывают профилактическую помощь карьеристке в армии, эти медицинские специалисты гарантируют, что военнослужащие-женщины, супруги и дочери получат надлежащий уход на протяжении всего времени их службы в армии.Они могут быть размещены на военной базе, работать санитарками или служить в госпитале вооруженных сил. Хотя многие медсестры специализируются на женском здоровье, возможность позаботиться о людях, обслуживающих свою страну, – редкая честь. Кандидаты должны иметь степень магистра медицинских наук, не менее шести месяцев полной практики в области женского здоровья и участвовать в программе обучения наемных офицеров.
- Navy Diver
Эти высококвалифицированные специалисты работают в одной команде над выполнением специальных дайвинг-миссий по всему миру.Они могут принимать участие в поисково-спасательных операциях, работать вместе с другими правоохранительными группами, участвовать в боевых экспедиционных миссиях, выполнять техническое обслуживание водной техники или работать над проектами подводного строительства. Высшее образование не требуется, но кандидаты должны соответствовать ряду квалификаций, чтобы быть принятыми, некоторые из которых могут быть удовлетворены высшим образованием. Обучение включает в себя подготовку дайвера, обучение в школе дайвинга второго класса и обучение флоту.
- Офицер космических операций
Обладая поистине уникальной возможностью работы с космическими спутниками и средствами связи, эти офицеры управляют наблюдением, контролируют спутники, предоставляют предупреждения и обеспечивают бесперебойное выполнение всех текущих космических операций.Они также могут работать с другим персоналом космических операций над внедрением новых технологий и разработкой новых планов постоянной защиты. Кандидаты должны быть военно-воздушными силами и иметь как минимум степень бакалавра в области STEM. Они также должны обладать знаниями космических систем, пройти специальные курсы и пройти космическую подготовку и быть в возрасте от 18 до 39 лет.
- Сотрудник по психологическим операциям
После получения степени бакалавра или магистра в области, связанной с психологией, офицеры армии могут претендовать на эту роль специалиста.Используя свое понимание тактики влияния и убеждения, эти профессионалы работают в таких ролях, как контрразведка и переговоры, чтобы повлиять на поведение и действия. Чтобы быть эффективными, они также должны обладать четким пониманием культурных норм, политики и тенденций. Кандидаты могут существовать как действующие или резервные военнослужащие, но должны быть офицерами, чтобы их рассматривали.
Поступление на службу в качестве выпускника колледжа вместо того, чтобы поступать в качестве офицера
Хотя большинство выпускников колледжей считают, что лучший путь к военной карьере – это стать офицером, некоторые хотят получить другой опыт.Офицерская подготовка является наиболее распространенным вариантом, но военные действительно позволяют выпускникам поступать в качестве зачисленных членов. Хотя выпускники колледжей получают много ценных, передаваемых навыков во время учебы в школе, они не приобретают базовых навыков и знаний, связанных с поступлением в вооруженные силы.
Такие темы, как военные традиции, внешний вид и история ветви, в которой вы хотите служить, обычно не преподают офицерам, поэтому тот, кто хочет продвинуться вверх, может оценить этот тип обучения.Другие считают, что вместо того, чтобы сразу же вступать в ряды лидеров, им следует пройти обучение снизу вверх, чтобы завоевать уважение тех, кого они командуют. При поступлении на службу в качестве рядового солдата все новобранцы проходят одинаковый темп, и их командиры ожидают, что они выполнят каждый шаг – независимо от имеющегося образования.
С другой стороны, людям, стремящимся к высокопоставленной карьере, может потребоваться гораздо больше времени, чтобы получить комиссию, если они решат поступить на службу, а не сразу перейти на должность офицера.Им также может быть трудно работать вместе с более молодыми новобранцами, поступающими прямо из средней школы, которые не обладают их уровнем знаний или стремлением к образованию. Лица, поступающие на службу в качестве офицеров, также обычно получают более высокое качество жизни с такими преимуществами, как более высокая заработная плата, лучшее жилье и более прямой путь к руководящим должностям.
от эксперта
Элтон Э. Пит ушел в отставку из армии США.Он родился и вырос в районе залива, окончил среднюю школу Эль-Серрито. После пары лет в колледже он позже присоединился к армии в 1987 году. Он начал свою военную карьеру в Форт-Льюисе, Вашингтон; находился в Ханау, Германия; и выполнял различные задания по Штатам и Пуэрто-Рико. Сейчас он вернулся в колледж, чтобы получить степень магистра музыки, а затем докторскую степень.
Перед поступлением в армию вы проучились несколько лет в колледже. Что заставило вас бросить колледж и пойти в армию?
Я решил бросить колледж и поступить на службу в армию Соединенных Штатов в июне 1987 года после разговора с армейским рекрутером по имени Рональд Уайтнер в январе 1987 года.Он взял меня под свое крыло, чтобы увидеть светлое, светлое будущее моей жизни в армии, и я был так счастлив принять такую невероятную честь и возможность служить, защищать и защищать Соединенные Штаты Америки. Я смог исследовать мир, посетить места, которые никогда бы не увидел, если бы не армия. Как Германия, Англия, Пуэрто-Рико, Ирландия, Ирак и прекрасные места в Соединенных Штатах. Плюс к этому преимущества, безусловно, лучшие в мире. С моей стороны это был потрясающий шаг, о котором я не жалею.Военные сделают мужчину и женщину из любого, кто решит сделать этот бесстрашный шаг ради многообещающего будущего.
Как годы обучения в колледже до армии повлияли на вашу службу? И по теме, повлияло ли это на ваше мышление?
Студенческая жизнь фактически подготовила меня к жизни в мире, полном идей и возможностей. Это обеспечило дисциплину, решимость добиться успеха и получить хорошую оценку за высокий средний балл. Заставляет чувствовать себя образованным и умным.Я чувствовал себя готовым вступить в армию, и я был готов покинуть гнездо и расправить крылья, чтобы стать лучшим человеком и образцом для подражания для своей семьи. Эти мысли всегда крутились у меня в голове. Я просто хотел увидеть мир и повзрослеть.
Каково было вернуться в мир колледжа после многих лет военной службы?
Переход к возвращению в колледж после 26 лет 4 месяцев верного и преданного служения нашей стране прошел гладко. Во время службы в армии я смог продолжить обучение в колледже на неполной ставке, но теперь я могу поступить на полную ставку в отставке.Я был подготовлен и делал мысленные заметки во время активной службы для следующих стремлений моей жизни к этому яркому невероятному будущему.
Какой совет вы дали бы тем, кто решает сначала пойти в школу или сначала пойти в армию?
Я настоятельно рекомендую всем избавиться от страха и следовать своим целям, надеждам и мечтам. Ваше будущее яркое, как звезды, которые выходят ночью. Существует возрастной ценз для армии, но не для продолжения образования в колледже.Любой, кто только что окончил школу и не знает, что делать дальше в своей жизни, вступает в армию. Вы не можете превзойти обучение, опыт, преимущества или честь службы в армии. Колледж – это круто, но военные предоставят все необходимое, чтобы поддерживать его на всю жизнь.
Что еще вы хотели бы добавить о поступлении в институт до службы в армии?
Колледж необходим для того, чтобы ваши инструменты были заточены, говоря об уме.Военные развивают ум и откроют ваш разум для очень смелого приключения. Оба жизненно важны и необходимы для продвижения вперед. Примите решение и придерживайтесь решения для достижения своих амбиций, иначе время, которое у нас есть, чтобы осуществить мечты, истечет. Когда вы чувствуете себя усталым, застрявшим и не знаете, что делать дальше, сядьте и отдохните ногами, собираясь вместе с мыслями, и просто обдумайте это. Вернитесь в гонку и побеждайте своими решениями.
* GI Bill® является зарегистрированным товарным знаком U.S. Департамент по делам ветеранов (VA). Более подробная информация о льготах на образование, предлагаемых VA, доступна на официальном веб-сайте правительства США по адресу http://www.benefits.va.gov/gibill.
.Кандидатская школа в офицеры и требования OCS армии

СВЯЗАТЬСЯ
- Об армии
- Карьера и работа
- Преимущества
- Образ жизни
- Родители и семья
- АВТОРИЗОВАТЬСЯ
- РЕГИСТР
- ПОДАТЬ ЗАЯВЛЕНИЕ
- КАК ПРИСОЕДИНЯТЬСЯ
СВЯЗАТЬСЯ
Об армии Что такое армия?
Что такое армия?- История
- Структура и организация
- Служи своему пути
- Типы солдат
 Транспорт и оборудование
Транспорт и оборудование- Оружие
- Самолеты
- Танки и боевая техника
- Машины поддержки
- Снаряжение
 Расположение сообщений
Звания и знаки отличия
Расположение сообщений
Звания и знаки отличия- Звания
- Знаки отличия
 Виртуальный тур
Карьера и работа
Виртуальный тур
Карьера и работа  Помощь в выборе карьеры
Помощь в выборе карьеры- Исследователь карьеры в армии
- По навыкам и интересам





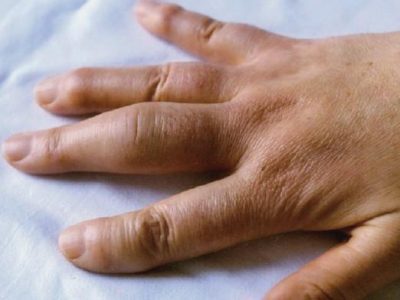


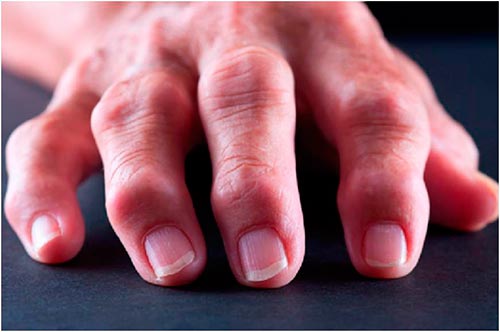







 Загрузка…
Загрузка…
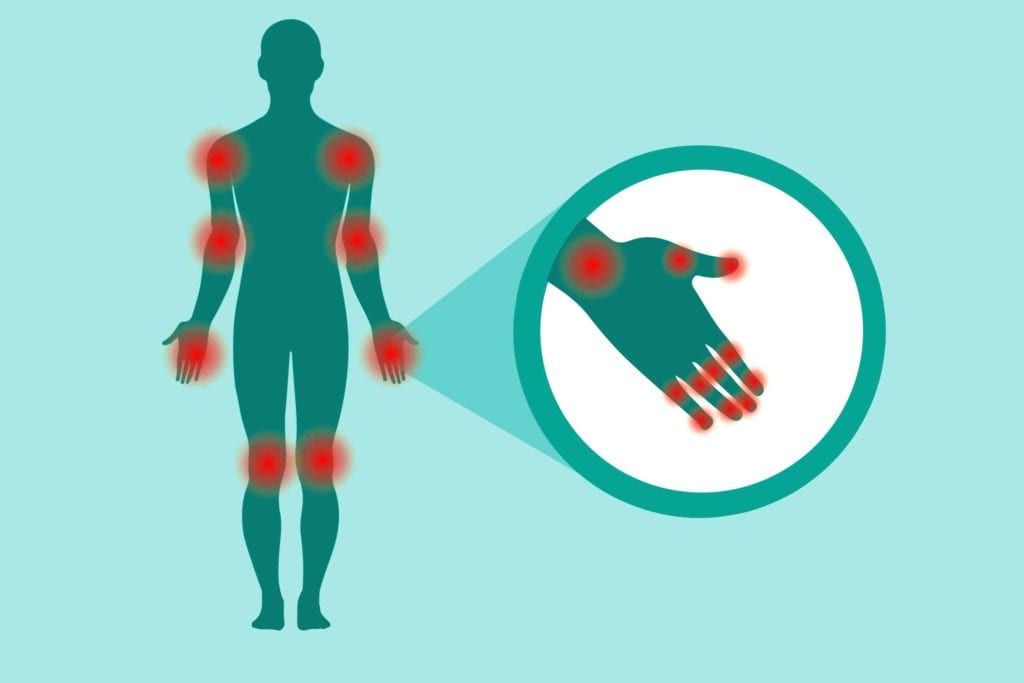

 Стадии Серонегативного ревматоидного артрита
Стадии Серонегативного ревматоидного артрита Естественное наращивание хряща за счет стволовых клеток.
Естественное наращивание хряща за счет стволовых клеток.


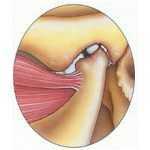 Артрит челюстного сустава: причины, симптомы и лечение
Артрит челюстного сустава: причины, симптомы и лечение Инфекционный артрит: что это, причины, симптомы и лечение
Инфекционный артрит: что это, причины, симптомы и лечение Артрит локтевого сустава — причины, симптомы и лечение
Артрит локтевого сустава — причины, симптомы и лечение Артрит стопы — причины, симптомы и лечение (с фото)
Артрит стопы — причины, симптомы и лечение (с фото) Артрит кисти руки: симптомы, диагностика и лечение
Артрит кисти руки: симптомы, диагностика и лечение Артрит плечевого сустава: причины, симптомы и как лечить
Артрит плечевого сустава: причины, симптомы и как лечить Артрит: что это, классификация, симптомы и как его лечить
Артрит: что это, классификация, симптомы и как его лечить Артрит височно-нижнечелюстного сустава: причины, симптомы и лечение
Артрит височно-нижнечелюстного сустава: причины, симптомы и лечение





 Болевая симптоматика является первостепенной проблемой, и она устраняется достаточно быстро. Ленты действуют, как ограничители пораженного участка, способствуют стимуляции рецепторов. Пораженный участок ограничивается посредством создания давления и блокировки импульсов, посылаемых нервными окончаниями в нервные центры. Локализация боли происходит в пределах пластыря, в итоге она становится менее выраженной, а организм акцентирует внимание на необходимости восстановить функциональность суставов и мышц. Даже повышенная физическая активность не провоцирует увеличение боли, несмотря на то, что в обычных условиях она является основным катализатором неприятных ощущений.
Болевая симптоматика является первостепенной проблемой, и она устраняется достаточно быстро. Ленты действуют, как ограничители пораженного участка, способствуют стимуляции рецепторов. Пораженный участок ограничивается посредством создания давления и блокировки импульсов, посылаемых нервными окончаниями в нервные центры. Локализация боли происходит в пределах пластыря, в итоге она становится менее выраженной, а организм акцентирует внимание на необходимости восстановить функциональность суставов и мышц. Даже повышенная физическая активность не провоцирует увеличение боли, несмотря на то, что в обычных условиях она является основным катализатором неприятных ощущений.


 Тейпирование при шейном остеохондрозе предполагает использование мышечной техники. Для этого необходимо использовать тейпы форм и I, придерживаясь следующей схемы. На первом этапе необходимо наложить ленту в форме Y вдоль позвоночника. Ее можно заменить двумя лентами формы I. Далее поверх этих лент в положении максимального натяжения крепится I-образный тейп.
Тейпирование при шейном остеохондрозе предполагает использование мышечной техники. Для этого необходимо использовать тейпы форм и I, придерживаясь следующей схемы. На первом этапе необходимо наложить ленту в форме Y вдоль позвоночника. Ее можно заменить двумя лентами формы I. Далее поверх этих лент в положении максимального натяжения крепится I-образный тейп. Держится бинт в среднем 5 дней даже под воздействием влаги при принятии ванн или под воздействием пота при высокой физической активности. Примерно через 4-6 дней концы лент могут отклеиваться, но достаточно просто их подрезать, чтобы тейп не отклеился полностью.
Держится бинт в среднем 5 дней даже под воздействием влаги при принятии ванн или под воздействием пота при высокой физической активности. Примерно через 4-6 дней концы лент могут отклеиваться, но достаточно просто их подрезать, чтобы тейп не отклеился полностью.
















 Wir akzeptieren alle gängigen Kreditkarten aus Deutschland.
Wir akzeptieren alle gängigen Kreditkarten aus Deutschland. Стенозирующий лигаментит – воспалительный процесс, который затрагивает сухожилия и связки кисти и приводит к блокированию пальцев в разогнутом или согнутом состоянии. Основная причина – длительные однообразные движения. Поэтому заболевание можно назвать профессиональным.
Стенозирующий лигаментит – воспалительный процесс, который затрагивает сухожилия и связки кисти и приводит к блокированию пальцев в разогнутом или согнутом состоянии. Основная причина – длительные однообразные движения. Поэтому заболевание можно назвать профессиональным. Лечение стенозирующего лигаментита проводится амбулаторно в домашних условиях, после того, как врачом будут назначены определённые лекарства, которые могли бы устранить проявления заболевания.
Лечение стенозирующего лигаментита проводится амбулаторно в домашних условиях, после того, как врачом будут назначены определённые лекарства, которые могли бы устранить проявления заболевания. Стенозирующий лигаментит
Стенозирующий лигаментит Субхондральный склероз замыкательных пластинок – вторичная патология позвоночника, которая развивается на фоне других заболеваний спины, например, остеохондроза или остеоартроза.
Субхондральный склероз замыкательных пластинок – вторичная патология позвоночника, которая развивается на фоне других заболеваний спины, например, остеохондроза или остеоартроза. Субхондральный склероз смежных замыкательных пластинок – это не отдельное заболевание, а всего лишь симптом. Поэтому важно найти причину его появления и лечить уже её.
Субхондральный склероз смежных замыкательных пластинок – это не отдельное заболевание, а всего лишь симптом. Поэтому важно найти причину его появления и лечить уже её. Субхондральный склероз замыкательных пластинок шейного отдела (остеосклероз) — процесс образования в тканях костей уплотненных участков, из-за которых увеличивается площадь и объем кости. Субхондральный склероз — не самостоятельное заболевание.
Субхондральный склероз замыкательных пластинок шейного отдела (остеосклероз) — процесс образования в тканях костей уплотненных участков, из-за которых увеличивается площадь и объем кости. Субхондральный склероз — не самостоятельное заболевание. Как правило, склероз возникает у малоподвижных людей, или, наоборот, у спортсменов. Он говорит о сбоях в организме: после перенесенной инфекции или травмы костная ткань начинает разрастаться и деформироваться, а эластичность связок — уменьшаться. У пациентов среднего возраста наблюдается истощение и ухудшение кровообращения в замыкательных пластинках.
Как правило, склероз возникает у малоподвижных людей, или, наоборот, у спортсменов. Он говорит о сбоях в организме: после перенесенной инфекции или травмы костная ткань начинает разрастаться и деформироваться, а эластичность связок — уменьшаться. У пациентов среднего возраста наблюдается истощение и ухудшение кровообращения в замыкательных пластинках.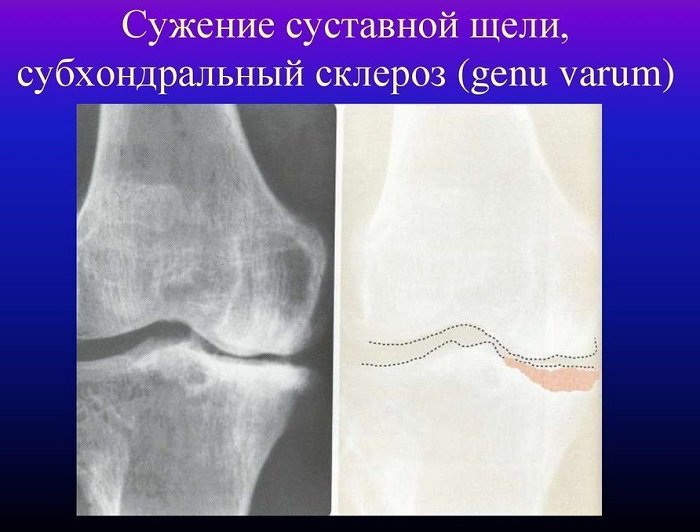
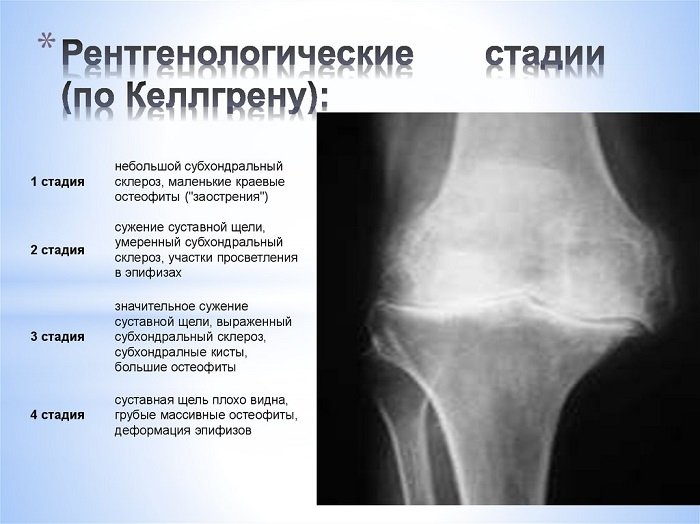
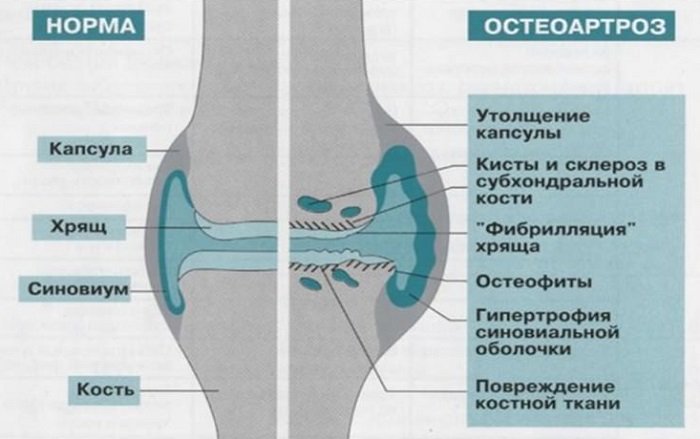

 Прочитайте, в чем особенность артроза позвоночника, как он проявляется и можно ли его вылечить.
Прочитайте, в чем особенность артроза позвоночника, как он проявляется и можно ли его вылечить.
 Знаете ли вы, как возникает стеноз позвоночного канала, какие у него симптомы.
Знаете ли вы, как возникает стеноз позвоночного канала, какие у него симптомы.








 Остеохондроз характеризуется разрушением тканей позвоночника.
Остеохондроз характеризуется разрушением тканей позвоночника. Болевой синдром – один из основных симптомов заболевания.
Болевой синдром – один из основных симптомов заболевания. Перед тем, как назначить комплексное лечение врачу необходимо провести диагностику и выяснить причины возникновения заболевания.
Перед тем, как назначить комплексное лечение врачу необходимо провести диагностику и выяснить причины возникновения заболевания. Правильно подобранный витаминно-минеральный комплекс препятствует повторному возникновению болезни.
Правильно подобранный витаминно-минеральный комплекс препятствует повторному возникновению болезни. Под апитерапией подразумевается лечение с помощью продуктов пчеловодства и яда пчел.
Под апитерапией подразумевается лечение с помощью продуктов пчеловодства и яда пчел. Регулярные физические упражнения способны предотвратить патологию.
Регулярные физические упражнения способны предотвратить патологию.


 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8] MRT-Bild einer Osteochondrosis Dissecans des Kniegelenkes
MRT-Bild einer Osteochondrosis Dissecans des Kniegelenkes MRT-Bild einer Epiphyse des Kniegelenkes. Pfeile zeigen auf die Epipysenfugen, rot für Längenwachstum, gelb für Dickenwachstum, auf der Fuge um den Kern befindet sich der Gelenkknorpel, durch feinste schwarze Linie getrennt
MRT-Bild einer Epiphyse des Kniegelenkes. Pfeile zeigen auf die Epipysenfugen, rot für Längenwachstum, gelb für Dickenwachstum, auf der Fuge um den Kern befindet sich der Gelenkknorpel, durch feinste schwarze Linie getrennt MR Томография: OD Großer stabiler Herd eines 15-Jährigen
MR Томография: OD Großer stabiler Herd eines 15-Jährigen Röntgenbild: Osteochondrose mit Dissekat noch im Verbund des medialen Kondylus
Röntgenbild: Osteochondrose mit Dissekat noch im Verbund des medialen Kondylus Дерсельбе Пациент: Großer Gelenkflächendefekt nach Dissektion des oben dargestellten OD-Herdes im Kernspinbild
Дерсельбе Пациент: Großer Gelenkflächendefekt nach Dissektion des oben dargestellten OD-Herdes im Kernspinbild Dieser Artikel behandelt ein Gesundheitsthema. Er dient nicht der Selbstdiagnose und ersetzt nicht eine Diagnose durch einen Arzt. Bitte hierzu den Hinweis zu Gesundheitsthemen beachten! .
Dieser Artikel behandelt ein Gesundheitsthema. Er dient nicht der Selbstdiagnose und ersetzt nicht eine Diagnose durch einen Arzt. Bitte hierzu den Hinweis zu Gesundheitsthemen beachten! .





 В обычных случаях ушибы копчика особого лечения не требуют. Если пациент отбил копчик или он оказался сломан, то рекомендуется меньше проводить времени в сидячем положении (особенно если женщина с чувствительной кожей ударила копчик), а в первые дни после травмы необходимо прикладывать лёд к травмированному участку тела, после чего его необходимо греть. Двигаться резко не следует, а на место, где вы собираетесь сидеть необходимо класть мягкую подушку или плед. В случае ушиба ложиться на спину не следует, во время сна пациент должен лежать на животе.
В обычных случаях ушибы копчика особого лечения не требуют. Если пациент отбил копчик или он оказался сломан, то рекомендуется меньше проводить времени в сидячем положении (особенно если женщина с чувствительной кожей ударила копчик), а в первые дни после травмы необходимо прикладывать лёд к травмированному участку тела, после чего его необходимо греть. Двигаться резко не следует, а на место, где вы собираетесь сидеть необходимо класть мягкую подушку или плед. В случае ушиба ложиться на спину не следует, во время сна пациент должен лежать на животе.