Артроз пальцев рук чем лечить – Артроз пальцев рук, как лечить искрывление суставов? Лечение деформации пальцев рук народными средствами
Артроз пальцев рук как лечить, методы, препараты, физиотерапия!
Болезненные ощущения, ограниченная подвижность, деформации пальцев рук разной степени выраженности – все это может свидетельствовать о наличии такого неприятного заболевания как артроз.


Артроз пальцев рук как лечить
В отличие от артрита, течение которого сопровождается воспалительным процессом с возможным вовлечением других органов и систем, артроз как таковой относится к категории дистрофически-дегенеративных заболеваний и в подавляющем большинстве случаев протекает без воспалений (при их наличии делают выводы о совместном течении артроза и артрита) и изолированно, не затрагивая прочие системы и органы.


Артроз пальцев рук


Артроз — схема
Ознакомившись с нижеизложенной информацией, вы получите общее представление об артрозе, узнаете о причинах его возникновения, характерной симптоматике и вариантах лечения.
Содержание материала
Общие сведения об артрозе пальцев рук
Ключевая информация о сути заболевания раскрыта выше. В соответствии с усредненными статистическими данными, недуг чаще поражает пациенток женского пола, перешагнувших 40-летний возрастной рубеж. Риск возникновения артроза становится в особенности высоким с наступлением климакса.


Артроз часто возникает у людей после 40 лет
По механизму своего действия, артроз является дегенеративным заболеванием, сопровождающимся истощением составляющих межфаланговых суставов. Происходит ряд функциональных нарушений функции суставов с разной степени деформациями.


Артроз приводит к деформациям пальцев
Отмечается нарушение нормальной функции деления межклеточных веществ, из-за чего суставные ткани растрескиваются и высыхают. У пациентов с артрозом пальцев рук могут отмечаться аналогичные поражения других суставов. Помимо верхних конечностей, чаще всего недуг диагностируется в области пальцев нижних конечностей, коленей, плеч, таза и т.д.


Артроз тазобедренного сустава


Схематическое изображение коленного сустава с артрозом и нормальным хрящом
Помимо своего основного, рассматриваемого в данной публикации названия, изучаемый недуг часто именуют в качестве деформирующего остеоартроза. И выбрано такое название неслучайно: по мере прогрессирования недуга до поздних стадий, деформации начинают затрагивать не только суставный хрящ, но и расположенные рядом с ним кости. Страдают в большинстве случаев их конечные сегменты. В пораженных местах возникают утолщения – т.н. узелки. В меньшей степени риску возникновения артроза подвержены суставы большого пальца.


Деформирующий остеоартроз
На запущенных стадиях упомянутые ранее выросты приводят к деформированию суставов, что существенно ограничивает нормальную подвижность и провоцирует развитие воспалений. Пациенты с артрозом отмечают значительное ухудшение качества жизни. Постепенно они теряют способность выполнять не только профессиональные, но и элементарные бытовые задачи. Многие из них, при условии отсутствия адекватной своевременной врачебной помощи, становятся инвалидами.


Артроз на последних стадиях сильно деформирует конечности, что приводит к инвалидности
Основные причины появления артроза
Артроз пальцев рук может появиться по множе
Артроз пальцев рук – чем лечить?
Артроз может развиваться на различных участках, в том числе на пальцах рук. Заболевание характеризуется не только болевой симптоматикой, но и деформациями суставов, заметных даже визуально.
Такие изменения доставляют неприятные, практически постоянные болевые ощущения, приводят к ограничению двигательной активности рук, а распространение повреждений охватывает соседние ткани, хрящи, в особо запущенных стадиях и кости. Именно поэтому, чем раньше проведена диагностика, тем более успешным будет лечение артроза, предупреждены серьезные последствия.

Артроз пальцев
Методы лечения артроза пальцев рук
Полностью избавиться от артроза сложно, так как заболевание возникает от ряда причин, предупредить которые очень сложно. Чаще это возрастные, гормональные изменения или травмы. Уже поврежденный участок тканей восстановить в ту структуру, которая была ранее естественным путем невозможно. Лечение артроза направлено на стимуляцию регенеративных процессов или обновлений клеток, ограничение распространения разрушений на другие ткани, предупреждение воспалений, попадание инфекции. Все это достигается различными способами, комплексно и в соответствии выбранного лечащим врачом курса. Отвечая на вопрос, чем лечить артроз пальцев рук, в перечень возможных действий могут быть назначены следующие мероприятия:
- Снятие болевого синдрома, сопровождающего артроз пальцев рук, а также предупреждение воспаления. Назначаются нестероидные препараты, прием которых рассчитывается на определенный срок. Длительное употребление НПВС не рекомендовано. Используются обезболивающие средства в виде мазей, гелей. Их действие может быть комплексным, например, снижающие боль, разогревающий, противовоспалительный эффект, а также есть отличия по активному компоненту, что отражается на результативности, стоимости. При запущенных стадиях, усиленном болевом синдроме, существенном риске воспалений предусмотрен специальный подбор лекарств, включая прием гормональных препаратов;

Нестероидный противовоспалительный препарат Диклофенак
- Назначение средств для поддержания восстановительных функций тканей, в частности хрящей. Преимущественно это хондропротекторы, которые помогают клеткам хряща сформировать поврежденные участки, положительно влияют на выработку суставной жидкости. Помогают хондропротекторы не сразу, требуется не один месяц, чтобы можно было оценить результат. Некоторые курсы составляют более полугода;
- Физиотерапевтические процедуры. Внешнее воздействие направлено на улучшение обменных процессов, циркуляцию крови, снижению воспалительных реакций. Используется специальное оборудование, способствующее воздействию лазером, ультрафиолетом, магнитным полем, инфракрасным и другим излучением. Практикуются солевые примочки, парафин, иногда иглоукалывание, но все эти манипуляции должны согласовываться с доктором;
- Массаж, легкая гимнастика. Лечение артроза, в том числе пальцев рук, может сопровождаться массажем. Он проводится особым образом, во избежание травм и так ослабленных суставов, хрящей. Для кистей часто применяется массаж-простукивание, когда специалист через свою ладонь проводит специальные манипуляции. Такой прием еще называют перкуссионный массаж;

Массаж
- Народная медицина. Существует множество способов снять симптоматику, но артроз пальцев рук вылечить только рецептами из народной практики невозможно. Компрессы, настои и отвары, растирки могут действительно облегчить состояние, но они должны быть дополнительной терапией, а не основной. Их применяют в качестве профилактики, для предупреждения рецидивов;
- Диета. Рекомендации по ограничению вредной пищи известны многим, но не все считают, насколько серьезно могут продукты повлиять на здоровье. При артрозе отдавать предпочтение надо щелочным продуктам, исключить соль, специи, копчености. Полный перечень запрещенных продуктов предоставляет наблюдающий доктор.

Полезные продукты
Вышеперечисленные методики относятся к консервативным программам, первоначально специалисты стараются обойтись именно ими, но в ряде случаев лечение требует хирургического вмешательства. В основном это происходит на 3-ей или 4-ой степени развития артроза. Если рассматривать артроз пальцев рук, то хирургическое вмешательство в основном направлено на большой палец, когда обездвиживают сустав в целях снятия симптомов. При необходимости осуществляется частичная пластика, корректировка отрастаний. Каким образом будет проводиться лечение, решается относительно протекания патологии, на усмотрение врача.
Несмотря на первый взгляд незначительные дисфункции кисти в связи с развивающимся артрозом, лечить это заболевание нужно обязательно. Чем раньше будут проведены терапевтические действия, тем выше шанс сохранить функциональность сустава, хрящевой ткани.
Интересное видео:
 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »Артроз суставов пальцев рук чем лечить
Лечение артроза пальцев рук
В данной статье будет рассказано о таком заболевания как артроз пальцев рук симптомы и лечение этого непростого заболевания.
Как лечить артроз суставов пальцев на руках
Артроз суставов пальцев рук – это заболевание, при котором в суставах пальцев рук начинают происходить различного рода дегенеративные изменения, которые, в свою очередь, приводят к утолщению суставов, их деформации, а также прочим негативным последствиям.
Наиболее часто встречающиеся причины проявления артроза суставов пальцев
Такой недуг как артроз пальцев рук и, в частности, артроз большого пальца руки может возникнуть по следующим причинам:
- частое переохлаждение верхних конечностей;
- сильные физические нагрузки;
- сахарный диабет;
- различного рода нарушения в работе щитовидной железы;
- подагра;
- существенное нарушение обмена веществ;
- различного рода инфекции;
- аллергия.
Группу риска заболевания данной разновидностью артроза составляют главным образом те люди, которым более шестидесяти лет. Если не начать вовремя лечить артроз пальцев рук, то это может привести к такому неприятному последствию как утрата работоспособности.
При появлении первых симптомов болезни больные сразу же начинают задаваться вопросом, чем лечить артроз. Объясняется это, прежде всего, тем, что боль становится просто невыносимой уже на первом этапе. Возникновение различного рода болевых ощущений происходит, главным образом, по причине повышенных нагрузок.
Доктор Бубновский : «Копеечный продукт №1 для восстановления нормального кровоснабжения суставов. Помогает при лечение ушибов и травм. Спина и суставы будут как в 18 лет, достаточно раз в день мазать. »
Отдых помогает такие ощущения устранять. Тем не менее, в дальнейшем болевые ощущения при таком заболевании как ризартроз — артроз большого пальца руки могут возникать даже когда больной спит.
В ферминальной стадии заболевания является возможным деформирование сустава большого пальца, что, в свою очередь, может привести к существенному ограничению амплитуды движения сустава. В этом случае даже самые обычные движения могут оказаться для больного трудновыполнимыми.
Основные способы избавления от артроза суставов пальцев верхних конечностей
Лечение народными средствами такого заболевания как артроз большого пальца руки крайне не рекомендуется. В таком случае наиболее эффективный способ лечения – это то лекарственное средство, которое назначит вам ваш лечащий врач. Однако один лишь лекарственный препарат здесь не поможет.
При артрозе суставов пальцев рук лечение в обязательном порядке должно подразумевать такие методы как хирургия, лечебная физкультура, акупунктура, физиотерапия, массаж, а также регулярное посещение бани или же сауны.
Достаточно хорошим эффектом, как профилактическим, так и лечебным, обладают различного рода мази. Они позволяют существенным образом уменьшить болевые ощущения, восстанавливают подвижность суставов пальцев рук, а также активным образом способствуют улучшению процесса кровотока.
Однако необходимо сразу отметить факт того, что использование различного рода мазей при такой разновидности заболевания как деформирующий артроз способно принести положительный результат исключительно на первой стадии. На последующих же стадиях артроза изменения в суставах пальцев верхних конечностей имеют уже необратимый характер.
По этой причине помочь в данной ситуации может исключительно консервативная терапия, главной задачей проведения которой является предотвращение последующих изменений, которые имеют негативный характер, а также воспрепятствование процессу дальнейшего разрушения тканей.

Медикаметозная методика лечения артроза
Необходимо сразу же обратить внимание на то, что использование различного рода лекарств для лечения такого заболевания как артроз суставов пальцев верхних конечностей возможно лишь в случае назначения его медицинскими специалистами в данной области. Даже в случае возникновения рецидива заболевания, прежде чем начать принимать различного рода лекарственные средства, необходимо проконсультироваться с медицинским специалистом.
Курс медикаметозной терапии при таком заболевании как артроз суставов верхних конечностей складывается из нескольких этапов.
Первый этап подразумевает постановку правильного диагноза. Употребление различного рода лекарственных препаратов на этом этапе лучше заменить использованием так называемых хондропротекторов, которые существенным образом способствуют процессу восстановления ткани.
В случае возникновения болевых ощущений или же воспаления рекомендуется использование лекарственных средств, которые относятся к так называемой группе НПВС, то есть противовоспалительных средств, не являющихся стероидами. Весьма эффективными на данном этапе будут и различного рода физиотерапевтические процедуры.
Их использование совместно с восстанавливающей терапией способно дать очень хороший результат. В частности, это активным образом способствует замедлению дегенеративного процесса. Обязательно следует употреблять комплекс различного рода минералов, а также витаминов.
С целью устранения болевых ощущений без применения различного рода противовоспалительных средств, которые относятся к негормональному типу, рекомендуется использовать специальные согревающие компрессоры.
Второй же этап курса медикаметозной терапии при такой болезни как артроз суставов пальцев верхних конечностей предусматривает абсолютно другую тактику, потому что на этом этапе суставы начинают постепенно терять подвижность, а болевые ощущения становятся более сильными.
Возможно также появление воспаления. Поэтому все усилия медицинских специалистов в данной области направлены исключительно на устранение болевых ощущений. В частности, назначается прием различного рода нестероидных противовоспалительных лекарств, а если заболевание еще не успело перейти в хроническую стадию, то могут быть назначены различного рода препараты, которые содержат в своем составе гиалуроновую кислоту, а также хондропротекторы.
Введение нестероидных противовоспалительных средств в организм человека, который болен таким заболевание как артроз суставов пальцев верхних конечностей, осуществляется при помощи специального укола кислоты в межсуставное пространство. Это, в свою очередь, позволяет существенным образом сократить степень трения, снижая, таким образом, уровень нагрузки между фалангами пальцев.
Процесс лечения требует комплексного подхода. По этой причине очень большое значение имеет одновременное употребление сразу нескольких лекарственных препаратов. В обязательном порядке следует употреблять различного рода лекарственные препараты, которые расширяют сосуды, потому как они существенным образом улучшают процесс кровотока.
На третьем этапе медикаментозная методика полностью теряет свою эффективность. Используются только противовоспалительные лекарственные препараты, а также обезболивающие. Кроме того, пациенты могут испытывать необходимость в медикаментозной блокаде, а также в гормонотерапии.
В ряде случаев, например, если причиной возникновения воспаления послужил прием антибиотиков или же какая-либо инфекция, медицинским специалистом может быть назначено употребление антибиотиков.
Если же положительного результата не последует, или же суставы пальцев верхних конечностей полностью потеряют свою подвижность, медицинским специалистом может быть назначено хирургическое вмешательство.
Наиболее распространенные средства народной медицины для избавления от артроза пальцев
Если вы все-таки решили лечить артроз пальцев верхних конечностей с помощью различного рода народных средств, то делать это следует с соблюдением предельной осторожности и только после прохождения консультации у медицинского специалиста в данной области. Проявление любой самодеятельности может оказаться чреватым достаточно серьезными осложнениями данного заболевания.
Кроме того, необходимо помнить о том, что различного рода народные средства помогают только временно устранить какие-либо симптомы болезни верхних конечностей, но не саму причину болезни. В особенности это относится к посттравматической разновидности артроза пальцев верхних конечностей, который находится на второй стадии.
При лечении данного заболевания при помощи различного рода средств народной медицины необходимо полностью исключить сильные физические нагрузки. Но некоторые физические упражнения все же рекомендуется выполнять. В частности, это относится к упражнениям для растяжения суставов, а также для разогревания мышц.
Если речь идет о тех женщинах, которым в скором времени предстоит рожать, то обязательно следует проконсультироваться с медицинским специалистом в данной области по поводу того, какие именно физические упражнения ею могут выполняться.
Достаточно популярным методом народной медицины для избавления от артроза пальцев является диета. Самое главное в данном случае — это правильно подобрать продукты питания и грамотно составить свой рацион. В особенности для больного человека будет полезным холодец, потому что в составе данного блюда содержится такое вещество как желатин, которое делает мышцы более эластичными. Совсем отказываться от еды ни в коем случае нельзя, потому как это может негативным образом отразиться на поврежденных тканях.

Крайне полезным будет использование различного рода чаев, настоек, а также компрессов, потому что они позволяют существенным образом нормализовать процесс циркуляции крови, улучшить процесс обмена веществ, а также обеспечить надежную защиту иммунной системы организма человека, страдающего от такого недуга как артроз верхних конечностей. Однако о том, что вы собираетесь использовать данные средства народной медицины, обязательно следует уведомить вашего врача.
С целью существенного повышения уровня подвижности пальцев верхних конечностей рекомендуется посещать баню или сауну, потому что это существенным образом способствует улучшению различного рода обменных процессов в организме человека, а также смягчению мышц. Однако данный способ не подойдет в том случае, если имеет место сильное воспаление.
Снятию воспаления суставов пальцев верхних конечностей очень хорошо помогает уксус, особенно яблочный, потому что он выводит из организма больного человека накопленную кислоту, что существенным образом улучшает общее состояние больного.
От застойных явлений в суставах пальцев верхних конечностей рекомендуется так называемая гирудотерапия, потому что она активным образом способствует нормализации процесса циркуляции крови, а также восстанавливает обмен веществ. Можно также использовать слюну пиявок, которая благодаря своему особому составу активным образом способствует устранению боли, а также очень хорошо разжижает кровь.
Вы можете приготовить состав для избавления от такой болезни как артроз пальцев верхних конечностей самостоятельно. Такие составы необходимо втирать в воспаленные участки. Наиболее эффективным из таких составов является так называемый морозник кавказский.
Порошок этого чудодейственного растения смешивается с горчицей, а также подсолнечным маслом. Затем необходимо будет нагреть получившуюся смесь на водяной бане. Не менее эффективным методом народной медицины для избавления от такого недуга как артроз пальцев верхних конечностей являются ванночки с солью.
Симптомы и лечение артроза суставов пальцев рук
 Артрозы — это общий термин, указывающий на группу заболеваний связанных с дистрофическими изменениями хрящевой ткани. Часто дистрофический процесс сопровождается воспалением и изменением костной структуры (появляются остеофиты, патологические наросты). Суставная оболочка утолщается, в межсуставном просвете скапливается жидкость.
Артрозы — это общий термин, указывающий на группу заболеваний связанных с дистрофическими изменениями хрящевой ткани. Часто дистрофический процесс сопровождается воспалением и изменением костной структуры (появляются остеофиты, патологические наросты). Суставная оболочка утолщается, в межсуставном просвете скапливается жидкость.

Что такое артроз на пальцах рук
Так как на поздних стадиях заболевания начинают происходить дегенеративные изменения, более правильно называть его деформирующий артроз пальцев рук, лечение при этом носит длительный характер. Симптомы во многом зависят от степени развития патологии, но наиболее частыми проявлениями являются:
- Патологические изменения в суставной ткани.
- Деформация кости.
- Утолщение суставов.
Дегенеративные изменения обычно затрагивают все пальцы. Патологические изменения в первую очередь связаны с синтезом веществ. Недостаток питательно среды вызывает высыхание и последующее растрескивание хрящевой ткани.
Спустя время дегенеративные процессы распространяются и на костную ткань. Костные ткани уплотняются, появляются наросты, это приводит к снижению подвижности пальцев. Дальше все происходит по замкнутому кругу. Чем меньше двигается сустав, тем хуже он снабжается питательными элементами. Недостаток питания приводит к дальнейшим необратимым последствиям.
 Наиболее редко встречается артроз большого пальца руки, лечение в таком случае также направлено на борьбу с симптомами. Можно выделить несколько причин провоцирующих развитие заболевания. А именно:
Наиболее редко встречается артроз большого пальца руки, лечение в таком случае также направлено на борьбу с симптомами. Можно выделить несколько причин провоцирующих развитие заболевания. А именно:
- Чрезмерные нагрузки.
- Болезни, связанные с нарушением обмена веществ: сахарный диабет, патологии щитовидной железы.
- Подагра.
- Наличие инфекций или аллергических реакций.
- Наследственность.
- Постоянные переохлаждения суставов рук.
Как правило, у людей после 60 лет артрозы встречаются в 80% случаев, встречаются они и в более раннем возрасте. Запущенное заболевание приводит к потере работоспособности и инвалидности.
Чем лечить артроз пальцев рук
Лечение артроза суставов пальцев рук в домашних условиях без применения традиционных методов терапии не приносит хороших результатов. Полная и устойчивая ремиссия достигается благодаря комплексной терапии, включающие следующие методы:
- Физиотерапию.
- ЛФК – лечебную физкультуру.
- Массаж, акупунктуру, посещение бани и т. д.
- Прием медикаментов.
- Народную медицину.
- Хирургическое лечение.
Хороший профилактический и лечебный эффект дают мази при артрозе пальцев рук. Применение мазей снижает болевые ощущения, восстанавливают подвижность и обеспечивают усиленный приток крови к пораженному участку.

Вылечить деформирующий артроз межфаланговых суставов и восстановить хрящевую ткань возможно только на ранних стадиях. Разрушения на 2-3 этапе распространения заболевания носят необратимый хронический характер. На этом периоде назначают консервирующую терапию предназначенную предотвратить дальнейшие изменения и разрушения тканей.
Грамотный лечащий врач подберет комплексную терапию, учитывая общее состояние пациента и степень развития заболевания. Для назначений понадобится пройти общее обследование и сделать КТ – снимок.
Медикаментозное лечение артроза пальцев рук
Все лекарственные препараты принимают исключительно по назначению врача. Это правило действует также в случае рецидива заболевания. В комплексе назначают физиотерапевтические процедуры, массаж пальцев рук и т.д.
Об использовании любых народных способов следует информировать врача. Некоторые настои несовместимы с препаратами и могут стать, причиной обострения болезни, спровоцировав воспалительный процесс.
Курс терапии может включать в себя прием следующих веществ.
- 1-я стадия. Диагностировав начальный артроз на пальцах рук, лечение с помощью медицинских препаратов назначают достаточно редко. Пациенту будет предложено пройти курс терапии с помощью хондропротекторов, для восстановления хрящевой ткани. Если присутствует болевой синдром или воспалительный процесс (на этой стадии наблюдается крайне редко), назначают препараты группы НПВС. На этом этапе особенно эффективны физиопроцедуры, которые в комплексе с восстанавливающей терапией могут полностью остановить дегенеративный процесс. Обязательным является прием витаминно-минерального комплекса. Согревающие компрессы помогают справиться с болевыми симптомами без приема негормональных противовоспалительных средств.
 2-я стадия. На этом периоде артроз пальцев руки сопровождается сильными усиливающимися болями и ухудшением подвижности сустава. Не редким явлением является воспалительный процесс. Медикаментозная терапия начинает носить консервирующий характер, и направлена на борьбу с симптомами. Назначается прием НПВС. Если деформация суставов не перешла в хроническую форму, назначаются хондропротекторы и препараты гиалуроновой кислоты. Гиалуроновая кислота вкалывается непосредственно в полость межсуставного пространства и предотвращает трение, снижая нагрузку между фалангами пальцев. Лечение деформирующего артроза пальцев рук требует комплексного подхода к решению этой задачи, поэтому часто назначается сразу несколько препаратов. В курс терапии обязательно включают сосудорасширяющие лекарства, которые способствуют приливу крови к мышечным тканям возле суставов.
2-я стадия. На этом периоде артроз пальцев руки сопровождается сильными усиливающимися болями и ухудшением подвижности сустава. Не редким явлением является воспалительный процесс. Медикаментозная терапия начинает носить консервирующий характер, и направлена на борьбу с симптомами. Назначается прием НПВС. Если деформация суставов не перешла в хроническую форму, назначаются хондропротекторы и препараты гиалуроновой кислоты. Гиалуроновая кислота вкалывается непосредственно в полость межсуставного пространства и предотвращает трение, снижая нагрузку между фалангами пальцев. Лечение деформирующего артроза пальцев рук требует комплексного подхода к решению этой задачи, поэтому часто назначается сразу несколько препаратов. В курс терапии обязательно включают сосудорасширяющие лекарства, которые способствуют приливу крови к мышечным тканям возле суставов.- 3-я стадия. Лечение медикаментами на этом этапе может быть неэффективным. В основном используют противовоспалительные и сильные обезболивающие средства. Может потребоваться медикаментозная блокада или гормональная терапия. Хирургическое лечение назначают, если эти меры не приносят ощутимых результатов и деформация хрящевой ткани привела к полной утрате подвижности пальцев рук.
В некоторых случаях воспалительный процесс в суставах вызван инфекцией. Для борьбы с инфекцией назначают антибиотики на любой из стадий развития артрозов.
Народные средства при артрозе пальцев рук
Большинство способов нетрадиционной медицины направлены не на борьбу с симптомами, а на восстановление обмена веществ и укрепление иммунной системы.
Посттравматический артроз сустава пальца руки на 2-3 стадии с помощью таких методов, полностью вылечить невозможно, но облегчить самочувствие устранить болевой синдром и увеличить подвижность вполне реально.
Артроз пальцев на руках можно лечить в домашних условиях следующими способами:
- Полностью исключить чрезмерные физические нагрузки. Совсем отказаться от упражнений также неправильно. Необходимо найти золотую середину. Зарядка для пальцев, показанная артрологом или реабилитологом станет хорошим подспорьем в борьбе с недугом.
- Физические упражнения. Подойдут любые гимнастические процедуры, направленные на мягкий разогрев суставов и растягивание мышц. При беременности крайне важно проконсультироваться у гинеколога о том, какие упражнения несовместимы в этом состоянии.
- Диета — одно из самых популярных и действенных народных средств от артроза – это обыкновенный холодец. В холодец входит большое количество желатина, необходимого для эластичности суставов. Ни в коем случае нельзя устраивать голодовки. Недостаток питательных веществ негативно скажется на и без того поврежденной хрящевой ткани.
- Компрессы, чаи, настойки. Лечение артроза пальца руки народными средствами не могут обойтись без этих компонентов. Их эффективность во многом объясняется тем, что они направлены на причины заболевания: нарушений обмена веществ, иммунную систему, проблемы циркуляции крови и т. д.
- Баня. Увеличить подвижность сустава при артрозе указательного (и других) пальца руки можно хорошо попарившись. Недаром, существует поговорка «пар костей не ломит». Во время посещения парной в организме активизируются обменные процессы, смягчается мышечная ткань. Воздержаться от посещения бани лучше всего во время воспалительного процесса.
- Ванночки и мази. Если традиционные препараты для лечения не помогают, можно изготовить состав самостоятельно и втирать его в поврежденный участок. Одним из популярных рецептов является применение кавказского морозника. Порошок растения смешивают с подсолнечным маслом, порошком горчицы, медом. Нагревают на парной бане до тех пор, пока состав не загустеет. Наносят при болях. Ванночки можно изготовить из морской соли.
- Яблочный уксус помогает снять воспаление. Одновременно яблочный уксус выводит из организма накопление кислотных кристаллов, что влияет на улучшение самочувствия пациента в целом.
- Гирудотерапия помогает устранить застойные явления, способствует нормализации кровообращения и соответственно налаживает обменные процессы в организме. Вещество, содержащееся в слюне пиявок, несколько разжижает кровь и устраняет болевой синдром.
- Фитотерапия или лечение травами. Начинать фитотерапевтическое лечение можно только после обращения к врачу. Особенно осторожным следует быть, если одновременно выполняется прием лекарственных средств. «Безвредные» травки вместе с приемом препаратов НПВС могут вызвать сильную аллергическую реакцию.
Как снять боль
Артроз пальца часто сопровождается сильными болями. И если на начальной стадии болевой синдром наблюдается только после чрезмерной нагрузки, то на более поздних этапах боль не дает спокойствия пациенту и в период покоя.
Снять боль можно несколькими способами:
- Препараты НПВС — могут устранить воспаление и отечность в период обострения заболевания. В международной практике золотым стандартом терапии является назначение Диклофенака. В запущенных и сложных случаях рекомендовано проведение блокады.
- Мази — подойдут составы на основе красного перца, яда пчел и змеи. Комбинированные мази, в состав которых входят противовоспалительные средства, также эффективны. Лечебные упражнения в период обострения противопоказаны, как и самостоятельный массаж, они могут способствовать дальнейшему воспалительному процессу. Эффективная мазь должна оказывать мягкое согревающее воздействие. Не редко используют конский бальзам (можно найти в ветеринарных аптеках).
- Натирание маслами снабжают поврежденный сустав всеми необходимыми минеральными вещества. Обычно используют: облепиховое, лавандовое, эвкалиптовое масло. Масла снимают раздражение и облегчают болевой синдром.
Профилактика заболевания
 Искривление пальцев наблюдается на 2-3 стадии заболевания. Смотрится это достаточно некрасиво. Чтобы не допустить искривления, следует позаботиться о необходимых профилактических мерах. При запущенном заболевании они помогут избежать дальнейшего прогрессирования заболевания.
Искривление пальцев наблюдается на 2-3 стадии заболевания. Смотрится это достаточно некрасиво. Чтобы не допустить искривления, следует позаботиться о необходимых профилактических мерах. При запущенном заболевании они помогут избежать дальнейшего прогрессирования заболевания.
Существует несколько простых правил, которые потребуется соблюдать пациенту с диагнозом артроз основания большого, безымянного, среднего пальца руки. А именно:
- Умеренные физические нагрузки. Питание хрящевой ткани осуществляется во время движения пальцев. По поводу упражнений можно проконсультироваться с артрологом.
- Тепло — друг суставов. Артрозы, это болезнь: посудомоек, уборщиц, строителей и людей других профессий, при которых под воздействием влаги постоянно переохлаждаются руки. Держать руки в тепле, один из эффективных способов профилактики.
- Правильное питание. В диету необходимо включить блюда богатые на коллагены, лучше исключить алкоголь.
- Хондропротекторы — препараты этой группы могут быть хорошим профилактическим средством, помогающим восстановить небольшие повреждения структуры хряща.
Ранняя диагностика является главным фактором, способствующим полному восстановлению пациента. Соблюдение рекомендаций и предписаний лечащего врача увеличивает шансы на выздоровление.
Артроз пальцев рук: симптомы и лечение, причины, полное описание заболевания

Ведущие клинические проявления артроза пальцев рук — боль, усиливающаяся при их сгибании и (или) разгибании, тугоподвижность. А основными причинами развития этой дегенеративно-дистрофической патологии становятся избыточные физические нагрузки, аутоиммунные, эндокринные патологии, воспалительное поражение суставов. Артроз 1, 2 степени тяжести хорошо поддается консервативной терапии. Но при выраженной деформации суставов, характерной для 3, 4 рентгенологических стадий, требуется хирургическое вмешательство.
Особенности артроза суставов пальцев рук
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует. » Читать далее.
Деструктивно-дегенеративные изменения в межфаланговых суставах чаще диагностируются у женщин после 45 лет. Но в последнее время артроз выявляется у молодых людей, ведущих малоподвижный образ жизни. Заболевание начинает развиваться из-за нарушения питания хрящей, утраты ими способности удерживать влагу. Хрящевая прослойка истончается, разрушается, что приводит к избыточным нагрузкам на костные структуры с их последующей деформацией.
Для стабилизации элементов межфаланговых, дистальных, проксимальных, пястно-фаланговых суставов формируются костные наросты — остеофиты. Они не только ограничивают подвижность пальцев, но нередко становятся причиной травматизации мягких тканей, развития асептического воспаления.
Стадии и формы
В основе классификации артроза лежат особенности симптоматики, локализация дегенеративных изменений. Выделяют следующие формы заболевания:
- узелковая. В межфаланговых суставах появляются плотные образования. Формирование узелков Бушара на боковых поверхностях сочленения клинически никак не проявляется. Это отличает их от узелков Гебердена, поражающих дистальные суставы;
- ризартроз. Так называется заболевание большого пальца, реже пястно-фаланговых, запястно-пястных суставов.

Если причина развития патологии при проведении диагностических мероприятий не установлена, то его называют идиопатическим, или первичным. Вторичным считается заболевание, спровоцированное предшествующими травмами, нарушениями метаболизма, кровообращения.
Причины возникновения
К поражению хрящевых и костных тканей предрасполагают травмы — переломы, вывихи, разрывы связок, мышц, сухожилий. Частой причиной развития патологии становятся нарушения метаболизма, кроветворения, врожденные или приобретенные аномалии строения. Также заболевание может возникнуть под влиянием следующих провоцирующих факторов:
- специфические воспаления — туберкулез, бруцеллез, сифилис;
- неспецифические воспаления — гнойный артрит с острым течением;
- аутоиммунные патологии — ревматоидный артрит, системная красная волчанка;
- гемартрозы, часто наблюдающиеся при гемофилии;
- гипермобильность сустава, характеризующаяся слабостью связочного аппарата.
К развитию заболевания предрасполагают ожирение, курение, злоупотребление алкоголем, дефицит в организме водо- и жирорастворимых витаминов, микроэлементов. Микротравмирование хрящевых тканей происходит при частых, монотонных движениях пальцами, например, во время работы на конвейере, наборе большого объема текста.
Симптоматика патологии
На начальном этапе развития артроз рук клинически почти не проявляется. Возникают лишь незначительные дискомфортные ощущения, обычно после серьезных физических нагрузок. Если человек на этой стадии не обращается за медицинской помощью, то интенсивность симптоматики возрастает. Выраженность болей повышается, особенно при перемене погоды, переохлаждении, обострении хронических патологий.
Для артроза характерны другие специфические признаки:
- хруст, щелчки, потрескивание при сгибании или разгибании пальцев;
- утренняя скованность движений, отечность;
- спазмы периартикулярных мышц.
Течение патологии нередко осложняется синовитом — воспалением синовиальной оболочки. В таких случаях кожа над межфаланговыми сочленениями краснеет, опухает, а боли становятся постоянными — давящими, ноющими, распирающими.

Диагностика заболевания
Первичный диагноз выставляется на основании жалоб пациента, анамнестических данных, результатов ряда функциональных тестов, инструментальных, серологических, биохимических исследований. Диагностические мероприятия проводятся не только для обнаружения артроза, но и для его дифференциации от различных видов артритов, маскирующихся под деструктивно-дегенеративные изменения костно-хрящевого аппарата.
Изучение анамнеза больного позволяет предположить развитие артроза, его возможную причину. На повреждение костных и хрящевых тканей могут указывать предшествующие травмы, наличие эндокринных или метаболических патологий, нарушений кровообращения, врожденных или приобретенных аномалий.
Врач расспрашивает о характере симптомов, предпосылках для их появления. Имеет значение длительность болей и утренней скованности движений, пол, возраст пациента, место работы.

Общее обследование больного
На артроз указывает обнаружение при пальпации характерных узелков Гебердена и Бушара, образующихся на краях межфаланговых проксимальных и дистальных суставов. При внешнем осмотре ортопед обращает внимание на болезненность при сгибании и разгибании пальцев, отечность различной выраженности, деформацию межфаланговых сочленений.
Лабораторные анализы
Для оценки общего состояния здоровья больного проводятся клинические анализы крови и мочи. Также определяется уровень ревматоидного фактора, С-реактивного белка для исключения системных воспалительных заболеваний. По показаниям производится забор биологических образцов синовиальной оболочки и жидкости, гиалинового хряща для гистологических исследований. По их результатам выявляются дистрофически-дегенеративные изменения в пальцев рук.
Инструментальная диагностика
Даже «запущенный» АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Рентгенодиагностика — наиболее информативный метод обнаружения специфических признаков артроза пальцев. На полученных изображениях хорошо визуализируются сформировавшиеся остеофиты, сужение суставной щели, ее полное или частичное сращение, наличие кист, субхондральный остеосклероз. Для более детального изучения хрящевых тканей, кровеносных сосудов, мышц, связочно-сухожильного аппарата проводятся МРТ или КТ.
Чем лечить артроз пальцев рук
К терапии практикуется комплексный подход. Основные методы консервативного лечения — применение местных, системных препаратов, проведение физиотерапевтических, массажных процедур, ЛФК. Для купирования острых болей, возникающих во время рецидивов, пациентам внутримышечно вводятся инъекционные растворы нестероидных противовоспалительных средств (НПВС).
При их неэффективности применяются внутрисуставные блокады с глюкокортикостероидами и анестетиками. С первых дней лечения назначается длительный курсовой прием хондропротекторов (Терафлекс, Дона, Структум, Хондроксид), частично восстанавливающих хрящевые ткани.

Средства для локального нанесения на пораженные артрозом пальцы рук назначаются пациентам на стадии ремиссии или в подостром периоде для снижения доз системных препаратов. Чаще всего используются обезболивающие мази и гели с НПВС — Вольтарен, Долгит, Фастум, Артрозилен, Диклофенак, Ибупрофен. Они оказывают выраженное обезболивающее, противоотечное, противовоспалительное действие.

Для улучшения кровообращения применяются наружные согревающие средства с местнораздражающим эффектом. Это Капсикам, Апизартрон, Финалгон, Випросал, Наятокс. После их нанесения раздражаются подкожные рецепторы, что приводит к притоку крови к коже, снижению интенсивности болей.
Физиотерапия
Купировать сильную боль помогает проведение электрофореза с глюкокортикостероидами, анальгетиками, анестетиками. Под действием электрического тока молекулы лекарственных средств проникают непосредственно в межфаланговые, дистальные, проксимальные, пястно-фаланговые сочленения, оказывая анальгетическое и антиэкссудативное действие.
В лечении используются также диадинамические токи, магнитотерапия, ультразвук, лазеротерапия, ударно-волновая терапия.
ЛФК, массаж, мануальная терапия
Сразу после устранения острых болей пациент направляется к врачу ЛФК, который составляет индивидуальный комплекс упражнений. Обязательно учитывается форма артроза, стадия его течения, степень поражения костных и хрящевых тканей. Пациентам рекомендованы вращения, сгибания, разгибания пальцев. Терапевтический эффект от ежедневных тренировок усиливается при использовании экспандеров, специальных массажных мячиков.
Рекомендовано посещение мануального терапевта. Во время сеанса врач воздействует на поврежденные суставы, расположенные поблизости мышцы. Мануальная терапия хорошо сочетается с классическим, вакуумным, точечным массажем.
Диетотерапия
Соблюдение диеты не является одним из методов лечения. Но внесение определенных коррективов в рацион позволяет ускорить обменные процессы, улучшить кровообращение. Диетологи рекомендуют отказаться от алкоголя, кофе, крепкого чая, жирных, жареных продуктов, фастфуда, полуфабрикатов. В ежедневном меню должны обязательно присутствовать свежие фрукты, овощи, постное мясо, злаковые каши, творог, кефир.

Хирургическое вмешательство
При артрозе 3 рентгенологической стадии пациентам может быть сразу предложено хирургическое вмешательство. Сильную деформацию сочленений, частичное или полное сращение суставной щели устранить консервативными способами невозможно. Поэтому проводится артропластика суставов или они заменяются эндопротезами.
Народные средства
После проведения основной терапии ортопед может разрешить использовать средства, изготовленные по рецептам народной медицины. Это мази, спиртовые, масляные настойки, компрессы, травяные отвары. Ингредиенты народных средств не оказывают выраженного анальгетического действия, поэтому могут применяться только для устранения слабых дискомфортных ощущений.
Представители официальной медицины рекомендуют пациентам пить настои из зверобоя, мелиссы, чабреца, душицы, пустырника, чтобы избавиться от повышенной тревожности, бессонницы, часто появляющихся при артрозе. Для приготовления чая столовую ложку сухих трав заливают 0,5 л кипящей воды, через час процеживают. Принимают по 100 мл 2 раза в день.
Возможные осложнения
При отсутствии лечения спустя несколько лет возникает анкилоз — неподвижность суставов из-за сращения концов сочленяющихся костей. Пальцы перестают полностью или частично сгибаться, разгибаться, человек теряет способность обслуживать себя в быту. Течение артроза также осложняется гемартрозами (кровоизлияниями в сочленение), реактивными вторичными синовитами, контрактурами, мышечной атрофией.
Профилактические меры
Необходимо исключить из привычного образа жизни факторы, которые могут спровоцировать развитие артроза пальцев. Ортопеды рекомендуют выполнять гимнастику для кистей, отказаться от алкоголя, курения, принимать сбалансированные комплексы витаминов и микроэлементов.
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
Источники:
http://travmaoff.ru/artroz/artroz-paltsev-ruk.html
http://ponchikov.net/health/artroz-artrit/401-artroz-sustavov-palcev-ruk-lechenie.html
http://sustavlive.ru/artroz/palcev-ruk-kak-lechit.html
Артроз пальцев рук – ризартроз, симптомы и лечение болезни
 Подвижность человека зависит от состояния его суставов. Заболевания суставов значительно усложняют жизнь. Самым распространенной болезнью, которая поражает все суставы организма, является артроз. Артроз поражает суставы рук, сочленения позвоночника, тазобедренный, голеностопный сустав и т.д. Данный недуг относится к хроническим заболеваниям. Поэтому человек, страдающий от артроза, должен постоянно его лечить, иначе недуг разовьется и может привести к инвалидности, или же он может привести к обездвиживанию конечностей рук.
Подвижность человека зависит от состояния его суставов. Заболевания суставов значительно усложняют жизнь. Самым распространенной болезнью, которая поражает все суставы организма, является артроз. Артроз поражает суставы рук, сочленения позвоночника, тазобедренный, голеностопный сустав и т.д. Данный недуг относится к хроническим заболеваниям. Поэтому человек, страдающий от артроза, должен постоянно его лечить, иначе недуг разовьется и может привести к инвалидности, или же он может привести к обездвиживанию конечностей рук.
Артроз представляет собой заболевание вызванное разрушением хрящевой ткани суставных соединений. Из-за повреждения хряща, костная ткань стирается и деформируется.
Выделяются 2 вида артроза суставов рук, они отличаются симптомами и участком руки, на котором воспалился сустав:
- Ризартроз. При данном виде деформирующего артроза разрушается хрящевая ткань между фалангами большого пальца руки.
- Узелковый артроз возникает, если на фалангах указательного и среднего пальца образуются узелки.
Оба вида деформирующего артроза прогрессируют очень медленно, в основном недуг развивается в течение длительного времени. Многие люди даже не знают, что страдают от воспаления суставов и игнорируют редко возникающие симптомы. В мире 3 из 5 человек страдают от различных видов артроза. В основном от него страдают люди старше 45, однако эта болезнь нередко встречается и у молодых.
Причина состоит в том, что спровоцировать разрушение хрящевой ткани может множество факторов:
- Неправильное питание. Большинство людей не соблюдают режим питания, помимо этого, пища, которой питаются люди, в основном бесполезная, так как не содержит ни витаминов, ни минералов. Из-за недостатка полезных веществ, в работе организма происходят сбои, которые сказываются на суставах и на тканях организма.
- Травмирование рук. Спровоцировать разрушение хрящевой ткани может даже простой ушиб или.
- Наследственность.
- Сбой микроциркуляции в сочленении. В основном сбои происходят, если сочленения большого или среднего пальца руки, длительное время находилось в согнутом состоянии.
- Переохлаждение. Если в зимнее время не надевать перчатки, или часто и долго держать руки в холодной воде, то можно получить переохлаждение фаланги большого, указательного или среднего пальцев руки. А это может привести к воспалению суставов и разрушению хрящевой ткани.
В основном именно эти факторы провоцируют развитие деформирующего ризартроза. Ризартроз развивается не сразу после негативного воздействия. Чаще всего заболевание начинает развиваться по истечению длительного времени после получения травмы или переохлаждения.
Симптомы болезни
На 1 стадии артроза большого пальца руки симптомы не проявляются, поэтому лечение в основном начинается со 2 стадии. Однако выявить ризартроз большого пальца руки намного проще, чем выявить воспаление других сочленений.
 Симптомами ризартроза большого пальца являются следующее:
Симптомами ризартроза большого пальца являются следующее:
- Боль – это основной симптом артроза большого пальца руки. При посттравматическом ризартрозе чувствуется боль на среднем или на большом пальце руки. Сначала боль возникает после нагрузки, потом болевые ощущения чувствуются постоянно.
- Скованность фаланг большого пальца руки. Этот симптом возникает по утрам и проходит через 15-20 минут после пробуждения. Это вызвано тем, что в состоянии покоя в сочленениях большого пальца накапливается синовиальная жидкость.
- Ограничение подвижности. Этот симптом возникает на 3 стадии деформирующего артроза, так как на этой стадии происходит сращение и деформация костных сочленений.
- Хруст. Этот звук слышится во время движений. Многие люди специально хрустят большим, указательным и средним пальцами, даже не подозревая о том, что этот звук является симптомом болезни суставов.
- При воспалении соединений фаланг большого или среднего пальца появляются небольшие шишки и узелки. На большом пальце узелки возникают редко, чаще всего они появляются при поражении фаланг указательного и среднего пальца.
Особенности лечения артроза большого пальца
Ризартроз большого пальца руки не вызывает сильную боль и отек, однако лечение все равно требуется. Так как из-за артроза меняется внешний вид большого пальца руки.
Из-за того что симптомы артроза проявляться только на 2 стадии, лечение не начинается вовремя. Лечение посттравматического ризартроза большого пальца руки назначается врачом – ревматологом после проведения диагностики. Проводить диагностику важно, так как она позволяет точно определить локализацию ризартроза и узнать стадию ризартроза. Лечение должно включать следующее:
- Прием различных медикаментов и использование инъекций.
- Лечебные физические упражнения и гимнастика. Физическая активность является обязательной даже на последней стадии артроза.
- Специальную диету.
- Мази.
- Массаж, водные процедуры.
- Физиотерапию.
- Народные средства.
Артроз пальцев рук требует комплексного лечения, допускается лечение народными средствами. Но народная медицина не может помочь справиться со всеми симптомами. Даже на 1 стадии требуется принимать медикаменты, выполнять физические упражнения и соблюдать диету.
Массаж и водные процедуры не являются обязательными элементами лечения, но они также помогают снять симптомы, и восстановить кровообращение на воспаленном участке и подвижность сустава.
Медикаментозная терапия
Вылечить этот недуг полностью невозможно. Поэтому нужно время от времени возобновлять лечение. Медикаменты можно приобрести в аптеке только при наличии рецепта врача. Врач, назначая медицинские препараты, учитывает степень ризартроза и особенности организма больного.
При посттравматическом артрозе используются следующие виды медикаментов:
- Хандропротекторы. Препараты этой группы назначаются только на 1 или на 2 стадии заболевания костных соединений. Так как хандропротекторы не могут снять такие симптомы как: боль и воспаление. Основной задачей хандропротекторов является защита и восстановление хрящевой ткани. С их помощью можно практически полностью вылечить ризартроз, однако даже при положительном результате, следует постоянно проверять состояние сустава и проводить повторную терапию, если снова появились симптомы ризартроза.
- Гормональные средства. Они назначаются на последней стадии болезни. Препараты этой группы обладают сильным обезболивающим эффектом, но они крайне негативно сказываются на работе других органов. Поэтому использовать их можно в течение очень короткого времени.
- Нестероидные противовоспалительные препараты. Главной задачей препаратов этой группы является снятие таких симптомов как: сильная боль, воспаление и отек.
Использовать медикаменты нужно строго по инструкции и в течение установленного времени. Иначе они ускорят процесс разрушения хряща и нарушат работу всего организма.
Диета
Диета при артрозе суставов пальцев рук является обязательной. Без диеты вылечить ризартроз невозможно. Так как если не придерживаться диеты, то не получиться восстановить обменные процессы. Также без диеты сложно устранить дефицит строительных материалов, из-за которого ускоряется процесс разрушения хряща.
Еще о диете и питании, рекомендованном при артрозе >>
Диета при ризартрозе не предусматривает снижение количества потребляемой пищи. Человек может употреблять, сколько хочет полезной еды. Однако диета предусматривает отказ от вредной пищи: жирной, острой, соленной и т.д. В каждодневное меню должны быть включены следующие продукты: морепродукты, злаки, овощи, фрукты и т.д.

Физические упражнения
Даже на последней стадии ризартроза сочленений рук, требуется выполнять специальные физические упражнения.
Физическая активность направлена на:
- Снятие скованности суставов.
- Нормализацию кровообращения на воспаленном участке.
- Снятие боли и воспаления.
Составлять программу тренировок должен специалист. Человек, страдающий от болезни суставов, не может самостоятельно исключать и добавлять упражнения в программу. Все упражнения должны делаться с умеренной скоростью.
Во время тренировок не должна чувствоваться боль, если возникли неприятные ощущения выполнение упражнений стоит прекратить.
Первые тренировки должны проходить под контролем специалиста, так как положительный эффект достигается только, если техника выполнения упражнений была хорошо отработана.
Народные средства
Врачи разрешают пациентам включать в лечение артроза народные методы лечения. Многие народные средства лечения оказывают практически такой же эффект, что и медицинские препараты. И при этом они не оказывают негативного влияния на здоровье человека.
Для лечения ризартроза используются следующие виды народных средств:
- Компрессы.
- Настойки.
- Домашние мази.
Использовать народные средства, для лечения воспаления фаланги большого пальца, желательно на 1 и 2 стадии. Так как на 3 стадии они не оказываются никакого эффекта. Изготавливать мази и настои нужно из лечебных трав, которые не вызывают раздражения. Мази следует наносить на пораженный участок вечером и оставлять на всю ночь. С их помощью можно не только снять симптомы ризартроза большого пальца, но и частично восстановить хрящевую ткань.
Массаж, физиотерапия и водные процедуры
Массаж и водные процедуры не обязательно включать в терапию посттравматического артроза. Однако с помощью массажа, сауны или ванны с солью, можно быстрее вылечить посттравматический ризартроз. Массаж оказывает практически такой же эффект, что и травяные мази. После массажа и ванны на фалангу большого пальца следует нанести травяную мазь. Таким образом, можно на длительное время избавиться от боли и воспаления.
Ризартроз нельзя полностью вылечить, однако можно оставить разрушение хряща, и не допустить дальнейшего развития болезни. Добиться ремиссии можно с помощью медицинских средств, диеты, физиотерапии и гимнастики. При соблюдении всех рекомендаций врача, терапия даст результат.
Артроз большого пальца руки: симптомы и лечение
Артрозы способны поражать суставы различной величины и локализации. Болезнь приводит к дистрофическим нарушениям строения хрящевых тканей. Патологические процессы вовлекают воспалительные реакции и нарушения структуры костей: формируются остеофиты, наросты. Синовиальная оболочка разрастается, а в просвете между суставными поверхностями появляется жидкость. Нередко артроз поражает кисть и фаланги рук, иногда сустав большого пальца. Далее рассмотрен артроз большого пальца руки, симптомы и лечение его.
Что такое артроз на пальцах рук
Артроз большого пальца (ризартроз) руки может поражать лишь сустав одной руки или появляться сразу на обеих конечностях. Иногда болезнь формируется в процессе развития полиартроза, для патологии характерно вовлечение 1 большого сустава (тазобедренного, коленного и т. д.) и нескольких меньших.
По мере ухудшения состояния сочленения сустава большого пальца руки начинаются дегенеративные нарушения, более корректно состояния называть деформирующей формой артроза. При наличии осложнённой формы пациенту придётся готовиться к длительной терапии, так как лечить артроз вынуждены на протяжении всего времени. Поражённые суставы подвергаются необратимым изменениям, терапия направлена на поддержание состояния и замедление патологических процессов.
 Частой причиной боли в руках является артроз
Частой причиной боли в руках является артрозПатогенез артроза:
- дистрофические изменения в тканях сустава;
- увеличение толщины хрящевой ткани;
- деформирующие поражения кости.
Дегенеративные нарушения часто затрагивают одновременно несколько или все пальцы. Главными причинами патологии являются нарушения обмена, синтеза веществ. Из-за дефицита питательных компонентов ткани начинают изменяться, изнашиваться и замедляется процесс регенерации.
При отсутствии адекватной терапии избавиться от патологии становится ещё тяжелее, лучше заниматься профилактикой, чем лечить артроз при развитии нарушения. Необратимые дегенеративные процессы приводят к уплотнению костных тканей, формированию остеофитов и уменьшению двигательных способностей сустава. По мере уменьшения амплитуды движений ухудшается питание тканей. Вылечить артроз большого пальца руки возможно только на ранней стадии.
Терапия ризартроза большого пальца руки направлена на борьбу с симптомами.
Наиболее эффективно – заниматься профилактикой, что особенно уместно при наличии предрасполагающих факторов:
- избыточные нагрузки;
- заболевания, провоцирующие ухудшение обменных процессов: болезни щитовидки, сахарный диабет;
- подагра;
- инфекционные заболевания;
- аллергические проявления;
- наследственная предрасположенность;
- регулярные переохлаждения конечностей.
 Артроз пальцев рук может развиться в результате гнойного воспаления, некроза костей, участвующих в образовании сустава
Артроз пальцев рук может развиться в результате гнойного воспаления, некроза костей, участвующих в образовании суставаПо медицинской статистике у пожилых людей возрастом 60 лет и больше в 80% клинических случаев диагностируется артроз, но нередко встречается после 40 лет. В запущенной стадии болезнь провоцирует инвалидность.
Этиология заболевания
Артроз кистей и пальцев относится к полиэтилогическим патологиям. Причин для развития состояния бывает много.
Главные причины развития болезни:
- получение механических травм;
- нарушения метаболизма;
- высокая нагрузка на пальцы рук;
- плохая наследственность;
- врождённые нарушения;
- неправильное питание, приводящее к нарушениям пищеварения;
- профессиональная деятельность, приводящая к поражениям пальца.
Преимущественно диагностируется патология из-за травм и нагрузки, но немаловажную роль играет и питание. Для здоровья хрящевых и суставных тканей важен кальций и фосфор. Дефицит минералов приводит к снижению прочности костей. При нарушении обменных процессов даже относительно небольшие нагрузки приводят к уменьшению подвижности пальцев рук и болям.
Врач, лечащий ризартроз большого пальца руки – ревматолог. Он особенно часто диагностирует патологию у людей с тяжёлой профессиональной деятельностью: спортсмены, специалисты в сфере изготовления мелкой продукции.
 Из-за болей и деформации костей движения пальца затруднены, а это приводит к нарушениям мелкой моторики
Из-за болей и деформации костей движения пальца затруднены, а это приводит к нарушениям мелкой моторикиПоражению артрозом могут подвергаться и другие пальцы. Наличие изменений пальцев кистей требует диагностики и других суставов тела: предплечья, колена, бедра. Через время дегенеративные процессы распространяются на другие участки тела, но это зависит от формы болезни: первичная или вторичная.
Патогенез заболевания
Правильно подобранное лечение реактивного артрита обычно приводит к замедлению развития нарушения. Деформирующая форма остеоартроза – это болезнь с дегенеративным и дистрофическим течением. При наличии остеоартроза заболевания суставов активно прогрессируют, что приводит к разрушению тканей, при этом процесс носит длительный характер.
Первая стадия характеризуется тем, что изменяется строение хрящевой ткани. Здоровый хрящ – это упругая, эластичная пластина, позволяющая максимально возможный объём движений в суставе. По мере ухудшения состояния наступает деформация хрящевой пластинки, она восстанавливается, но с каждым разом медленнее. При разрушительных влияниях на палец хрящ разрыхляется и теряет прочность.
Ухудшение состояния больного артрозом происходит медленно:
- Изначально хрящевая пластина утолщается.
- Хрящ становится всё тоньше.
- Сустав и суставная синовиальная оболочка не способны выдерживать стандартных нагрузок, провоцируя деформацию.
- В процесс вовлекается костная структура, связки и мышцы.
- Нарушается состав синовиальной жидкости.
- Воспалительный эффект наступает практически всегда.
Видимая деформация пальца появляется на последних стадиях развития болезни.
 Дегенеративно-дистрофическое суставное заболевание артроз развивается по разным причинам
Дегенеративно-дистрофическое суставное заболевание артроз развивается по разным причинамСтадии остеоартроза
Если причиной деформации является артроз большого пальца, нужно убедиться, что в патологический процесс не вовлечены прилегающие ткани. Особенно важна правильная диагностика болезни. Если пацинет лечит артрит дома, при наличии каких-либо неожиданных реакций следует сообщить об этом доктору. При обнаружении серьёзных осложнений назначают хирургическое лечение данной патологии, используют и фармацевтические средства.
Согласно принятой медицинской практике, артроз разделяется на 3 стадии:
- Первая форма не имеет видимых морфологических нарушений в тканях сустава. Если появилось воспаление суставов, может наступить изменение состава синовиальной жидкости, это приводит к ухудшению питания хряща. Эффективный метод диагностики – рентген, на котором видно небольшое уменьшение суставной щели. Мышцы со связками нарушению не подвержены, наступает лишь малая слабость в мышцах.
- Вторая стадия болезни суставов связана с их разрушением. Большие нагрузки часто приводят к костным наростам. Сейчас особенно сильно повреждаются мышцы.
- Третья степень имеет самую большую выраженность. Сустав большого пальца сильно деформируется, происходит укорачивание связок и появление контрактур.
Для 2-3 стадии характерно появление болей после длительного отдыха и сильной нагрузки.
Клинические проявления
Симптоматика дегенеративных нарушений в суставах фаланг достаточно специфична. На стадии явных проявлений отличить артроз достаточно просто.
 По мере прогрессирования болезни учащаются стадии обострения, когда боль становится нестерпимой
По мере прогрессирования болезни учащаются стадии обострения, когда боль становится нестерпимойАртроз большого пальца руки проявляет такие симптомы:
- болевые ощущения, появляются или усиливаются после нагрузки;
- частое похрустывание;
- невозможно полностью согнуть и разогнуть палец;
- искривление суставов появляется во 2-3 стадии болезни;
- отёчность фаланги;
- покраснение большого пальца;
- непроизвольное напряжение мышц;
- потеря чувствительности;
- скованность движений.
На начальной стадии признаки практически отсутствуют, пациенты редко обращаются за помощью, списывая всё на усталость. В таких случаях применяется рентгенографическое исследование – это единственный достоверный способ диагностики, но даже на снимке изменения малозаметны. С течением времени человек начинает ощущать боли различного характера, чаще отмечают ноющего типа. Болевой синдром склонен усиливаться ночью. Негативные ощущения распространяются и на внутреннюю сторону запястья ближе к больному пальцу.
Постепенно человек замечает похрустывание суставов при различных движениях. Врачи называют состояние крепитацией. Симптоматика имеет нарастающий характер.
На 2-3 стадии сильно ограничивается амплитуда движений и наступает деформация, обычно её можно заметить без специального оборудования. Типичная клиническая картина – увеличение сустава. Причина разрастания пальца – формирование наростов и отёк тканей. Тяжёлая форма приводит к склонности к травмам и переломам.
До начала лечения важно провести диагностические процедуры, чтобы определить причину болезни и выявить форму артроза. Заболевание можно спутать с подагрой, обязательно исключают этот диагноз.
Диагностика
Один из самых эффективных методов — рентгенографическое исследование. Оно помогает отличить ризартроз от подагры и псориатической формы артрита. Дополнительно врач полностью изучает анамнез пациента и проводит осмотр с пальпацией поражённого участка. Во время диалога с пациентом уточняет наличие скованности утром и постепенного усиления симптомов. Для врача имеет значение возраст, профессиональная деятельность и наличие наследственной предрасположенности.
 Для диагностики заболевания назначается рентгенографическое исследование
Для диагностики заболевания назначается рентгенографическое исследованиеЛабораторные анализы назначают для облегчения дифференциальной диагностики: анализы мочи, крови и пункция сустава с последующим анализом синовиальной жидкости.
Более полную картину позволяют получить:
- МРТ;
- рентгенография;
- КТ.
При изучении снимка будут заметны разрастания по краям и уменьшение суставной щели.
Методы лечения
Лечение суставов пальцев рук должно быть своевременным, так как патология быстро развивается. Первичные проявления – это серьёзный повод для обращения к врачу. На начальной стадии устранить симптомы вполне возможно. Для купирования болей используют противовоспалительные лекарства. Операционное вмешательство в этот период болезни не назначают.
Сложность вызывает предотвращение развития дегенеративно-дистрофических нарушений в хрящах. Единственный способ профилактики – комплексная терапия: медикаменты, физиопроцедуры, массаж, ЛФК.
Изначально рекомендуется иммобилизация повреждённых участков повязкой. Фиксаторы при артрозе чаще используются для мизинца, но крепиться может и большой палец руки. Бандаж предотвращает получение нагрузки на сустав, помогая замедлить деформацию.
Как вылечить артроз большого пальца на руке, может определить лишь врач. Назначает курс исключительно специалист, самолечение может быть опасным. Залог успешного лечения в любом случае – диета.
Медикаментозная терапия
Лечение ризартроза большого пальца руки имеет симптоматический характер. Для купирования болевых ощущений и воспалительных реакций принимают НПВП в таблетках. Применяется такой курс долгое время, их повторяют по нескольку раз в год. Особенно часто применяется для купирования обострения. После устранения воспаления лекарства отменяют.
 Первая стадия, при правильном подходе, поддается полному излечению
Первая стадия, при правильном подходе, поддается полному излечениюЧасто используют местные препараты в форме мазей:
- с НПВП для облегчения самочувствия, устранения воспаления и отёков;
- с компонентами, расширяющими сосуды, согревающими участок или раздражающими его. Помогают восстановить кровообращение, это также отчасти приводит к облегчению болей;
- с хондропротекторами для обогащения сустава питательными веществами.
Часто рекомендуется применение компрессов, настоянных на отварах трав или пропитанных кремами, но из-за особенностей кожного покрова лишь небольшая концентрация препарата достигает поражённого участка. Более эффективное лечение – использование хондропротекторов в форме таблеток. Самое эффективное внесение препарата достигается инъекциями, некоторые из них делают 1 раз в месяц. При регулярном употреблении на начальной стадии удаётся снизить интенсивность разрушения хряща или вовсе остановить дегенеративные процессы.
Для восстановления амплитуды движений врачи часто назначают лекарства, содержащие гиалуроновую кислоту – это связывающее вещество в составе синовиальной жидкости, необходимое для хрящевой ткани. Для эффективного внесения рекомендуются инъекции, которые сложно выполнить в небольшой сустав большого пальца. Введение возможно, но требует опыта и контроля состояния посредством УЗИ. Такие препараты противопоказаны при активном воспалительном процессе.
Часто развитию артроза предшествует недостаточное кровоснабжение. Для восстановления обмена веществ используют препараты для восстановления микроциркуляции.
Немедикаментозная терапия
При необходимости консервативного лечения прибегают к физиотерапии:
 При артрозе, особенно на ранней стадии, хороший эффект дают физиотерапевтические процедуры
При артрозе, особенно на ранней стадии, хороший эффект дают физиотерапевтические процедуры- терапия магнитным полем;
- электрофорез значительно увеличивает эффективность препаратов;
- лазерная терапия;
- УВЧ;
- аппликации с использованием парафина и озокерита;
- ванночки для рук с добавлением бишофита, различных травяных отваров и морской соли;
- компрессы с добавлением Димексида, бишофита, медицинской желчи.
Во время ремиссии рекомендуется делать массаж пальцев рук. Важно выполнять его лёгкими движениями, избегая сильного давления. Кисти немного поглаживают и растирают, допускается выполнение самомассажа.
Если назначен перкуссионный массаж, его выполнение следует доверить специалисту. Суть заключается в лёгких ударах и шлепках, но все действия выполняются кистью, зафиксированной на пациенте.
Один из наиболее полезных методов лечения – гимнастика кисти. Врачи рекомендуют делать небольшие удары пальцами по деревянной поверхности, развивать моторику рук чётками, лепить из глины, заниматься вязанием. При наличии повреждений исключительно на суставе большого пальца, лучше проводить гимнастику для всех фаланг, это сбережёт их от артроза.
Процедура проведения гимнастики:
- Большим пальцем вращаем по кругу, сначала в одну сторону, затем в обратную. Изначально делают по 10 обращений, постепенно увеличивая количество действий до 20.
- С поднятыми руками и направленными ладонями вверх складывают руки между собой без сплетения пальцев. В положении удерживаются 10 сек, затем возвращаются в изначальное положение. С течением времени длительность удержания следует довести до 1 минуты.
- Окончанием пальца тянутся сначала к указательному, затем поочерёдно делают движения по подушечкам всех пальцев. На подушечках делают круговые движения, достаточно по 4-5 вращений.
- Руки вытягивают вперёд, сжимают кисть в кулак, затем разжимают по 10 раз.
 Суставная гимнастика для кистей рук будет являться не только отличным средством по профилактики артроза большого пальца, но и еще одним средством воздействия на больной сустав
Суставная гимнастика для кистей рук будет являться не только отличным средством по профилактики артроза большого пальца, но и еще одним средством воздействия на больной суставПри наличии лёгкой стадии болезни на помощь приходит народная медицина. Народные методы направлены на приём травяных сборов в виде отваров, настоек, компрессов, мазей. Хорошие результаты показывает прогревание поражённой области с помощью песка, но методика противопоказана в острой форме воспаления. На суставы прикладывают мешочки с песком, прогревание кистей удобнее выполнять путём погружения руки в миску. Облегчение состояния наступает и от ванночек для кистей. Рецептов много, один из лучших – отвар на основе хвои сосны.
Усилить эффект от согревающих составов можно при помощи поверхностного укутывания конечности в перчатки из шерсти.
Часто используемые компрессы:
- смесь из мёда с яблочным уксусом (столовым) в пропорции 1 к 1;
- смесь кефира с измельчённым мелом;
- перемолотые в мясорубке листья алоэ, перемешанные с майским мёдом и водкой. Пропорция смешивания – 4-5 больших листьев к 100 мл мёда и водки;
- настойка зверобоя, корневища лопуха и тысячелистника на воде;
- измельчённые овсяные хлопья;
- лист капусты, его немного отбивают, чтобы пошёл сок или перемалывают до получения кашицы;
- смесь хозяйственного мыла с мёдом 1 к 1. Лучше использовать разнотравный мёд и предварительно в него добавлять лук.
Приготовив смесь, её лучше наложить на хлопчатобумажную салфетку, после чего держать на протяжении 1-2 часов. Смеси можно оставлять на ночь.
Профилактические меры
Профилактика помогает не только избежать проблемы, но и предотвратить дальнейшее разрушение суставов. Главное правило – это избегать перенапряжения и любых работ, способных привести к повреждениям тканей. На здоровье суставных тканей негативно отражается переохлаждение, руки стоит держать в тепле.
 Немаловажное значение в профилактике артроза является правильное питание, которое должно быть сбалансировано, включающее должное и регулярное получением организмом витаминов
Немаловажное значение в профилактике артроза является правильное питание, которое должно быть сбалансировано, включающее должное и регулярное получением организмом витаминовДля профилактики полезно заниматься гимнастикой кистей и самомассажем. Одну из ключевых ролей в устранении симптоматики и замедления прогрессирования болезни имеет правильное питание. В рационе должно быть достаточно витаминов и других важных веществ, питающих хрящевые ткани.
Питание при артрозе
Для поддержания состояния суставов важно иметь в организме достаточное количество жирной кислоты омега-3, которая содержится в:
- рыбе жирных сортов: скумбрия, селёдка, сёмга;
- маслах растительного происхождения, лучше употреблять льняное и оливковое;
- семена льна, фундук, миндаль и другие орехи.
Сустав остро нуждается в витаминах и микроэлементах, которые участвуют в выработке коллагена. Хорошо сказывается добавление в питание продуктов:
- говядина;
- различные сорта рыбы;
- бобовые культуры;
- крупы;
- любая капуста;
- фрукты: апельсины, яблоки, сливы;
- кисломолочные продукты;
- яйца.
Негативное влияние на организм при ризартрозе оказывают продукты:
- майонез;
- быстрое питание;
- пирожные с кремовой начинкой;
- рафинированное масло.
Заключение
Артрозы сложно поддаются лечению лишь в запущенных формах. Если обратиться к врачу изначально, восстановить повреждённый сустав возможно, это достаточно просто. Даже при невозможности полностью избавиться от болезни, правильная комплексная терапия способна остановить развитие болезни. Игнорирование проблемы в конечном счёте может привести к инвалидности.
Артроз пальцев рук, симптомы и лечение на разных стадиях
Мелкие суставы подвержены артрозу в меньшей степени, чем крупные, но артроз суставов пальцев рук – довольно распространенное явление, особенно в пожилом возрасте. А главное, он чреват серьезным ухудшением качества жизни, ведь от подвижности пальцев, мелкой моторики зависит способность человека выполнять множество повседневных действий. Артроз на пальцах рук приводит сначала к ограничению их подвижности, а затем и к полному обездвиживанию. Какими симптомами проявляется артроз пальцев рук как лечить это заболевание, можно ли его предупредить – информация, которая будет полезна людям из группы риска.
Кому грозит артроз пальцев
Деформирующий артроз чаще поражает людей старше 50 лет, артроз фалангов пальцев рук диагностируют у 80% пациентов, которые перешагнули 60-летний рубеж. У женщин вероятность развития этого заболевания повышается с наступлением менопаузы, поскольку гормональные изменения в организме провоцируют разрушение хряща сустава. В хрящах постоянно происходят как дегенеративно-дистрофические, так и восстановительные процессы, но в норме они сбалансированы. С возрастом процессы регенерации замедляются, а разрушения – усиливаются. Но причины артроза не сводятся к возрастным изменениям.
Существует вторичный артроз, который развивается на фоне других заболеваний или травм. К его причинам или провоцирующим факторам относятся:
- тяжелая физическая работа или деятельность, связанная с интенсивной нагрузкой на кисти. У наборщиков, пианистов чаще всего развивается узелковый артроз межфаланговых суставов кистей рук;
- дисплазии, травмы, микротравмы, гипермобильность суставов;
- обменные заболевания, в частности, подагра;
- эндокринные расстройства;
- ослабленный иммунитет, частые инфекционные заболевания;
- склонность к аллергиям;
- неблагоприятные воздействия на руки – вибрация, переохлаждение;
- генетическая предрасположенность, артрозы в семейном анамнезе.

При наличии наследственной предрасположенности, профессиональных вредностей, эндокринных, обменных, аутоиммунных заболеваний, очагов хронической инфекции в организме нужно быть внимательным, чтоб не упустить первые симптомы артроза рук и своевременно начать лечение.
Симптоматика
В начале такого заболевания как артроз пальцев рук симптомы выражены слабо и нарастают постепенно. Стремительное развитие с острой, ярко выраженной симптоматикой характерно для воспалительного поражения суставов – артрита.
К основным симптомам артроза относятся:
- боль – на ранней стадии кратковременная, возникающая после нагрузки, на 2 – постоянная, усиливающаяся после нагрузки, но умеренная, на 3 – интенсивная, нестерпимая;
- скованность движений, поначалу проявляющаяся только по утрам, затем переходящая в выраженную тугоподвижность, а на 3 стадии – в обездвиживание;
- хруст в суставах;
- периодически проявляющаяся на ранней стадии припухлость суставов;
- выраженная отечность мягких тканей сустава, указывающая на присоединение синовита, более характерна для 2 стадии;
- плотные узелковые уплотнения в области пораженных суставов, появляются на 2-3 стадии;
- выраженная деформация, искривление пальцев – на 3.
Стадии и формы
Чтоб понять, как лечить артроз пальцев рук, нужно иметь представление о том, какие процессы происходят в организме на каждой стадии заболевания. На 1 из-за нарушения питания суставных хрящей они утрачивают эластичность и начинают разрушаться. Если нормализовать трофику тканей, микроциркуляцию крови в кистях, компенсировать дефицит компонентов хрящевой ткани с помощью хондропротекторов, дегенеративно-дистрофические процессы в хряще можно приостановить. На 2 стадии разрушение хряща продолжается и приводит к уплотнению головок фаланговых костей и образованию краевых разрастаний, но они пока заметны только на рентгене. Выраженная деформация при артрозе пальцев рук (фото), отмечается на 3 стадии заболевания.
На 3 стадии хрящ полностью разрушается, а костные шипы разрастаются настолько, что становятся заметны даже неспециалисту. Пальцы за счет утолщения суставов приобретают веретенообразную форму. Разрастания на дистальных межфаланговых суставах (между крайними и срединными фалангами) называют узелками Гебердена. На проксимальных суставах между первыми и срединными фалангами формируются узелки Бушара.
Чаще всего развивается артроз указательного пальца руки, а также среднего пальца. Относительно редко встречается артроз межфалангового и пястно-фалангового сустава большого пальца (ризартроз). Пожилые люди более подвержены полиартрозу с множественным поражением суставов различных пальцев. Для узелков характерно симметричное расположение на обеих руках.

Узелки Гебердена-Бушара – характерные признаки узловой формы артроза, но существует и не узловая (эрозивная) форма, ее еще называют остеоартритом или болезнью Крейна. Этому заболеванию в основном подвержены женщины в период менопаузы. Дегенеративные изменения при этой форме слабо выражены, зато присутствует выраженная воспалительная симптоматика. Поэтому эрозивный остеоартроз (остеоартрит) часто путают с воспалительными артритами.
Параллельно с разрушением хряща начинается расслоение, растрескивание подхрящевого слоя кости с образованием кист (пустот). Они заполняются внутрисуставной жидкостью и сдавливают мелкие кровеносные сосуды, пронизывающие кость. В результате к хрящу поступает еще меньше питательных веществ, возрастает риск его некротизации. Асептический некроз – опасное осложнение деформирующего артроза, при котором возможно полное разрушение сустава.
Лечение
Пациентам с диагнозом остеоартроз пальцев рук лечение необходимо комплексное. Схема комплексной терапии разрабатывается лечащим врачом с учетом стадии заболевания, а также вызвавших его причин. При вторичном артрозе необходимо лечение основного заболевания, которое его спровоцировало. При артрозе пальцев рук симптомы и лечение тесно связаны, терапия преимущественно симптоматическая, направленная на облегчение боли, снятие воспаления.
К патогенетическому лечению относится прием хондропротекторов, содержащих компоненты хрящевой ткани. В основном при артрозе пальцев их назначают в форме таблеток, капсул, хотя препараты выпускаются также в инъекционной форме и форме мазей. В мелкие суставы редко делают внутрисуставные инъекции из-за высокого риска осложнений, а местное применение хондропротекторов менее эффективно.
Такое лечение назначают на 1-2 стадии, пока разрушение хряща и деформация сустава не приняли необратимый характер. Принимать хондропротекторы на 3 стадии бессмысленно.
Помимо приема хондропротекторов медикаментозное лечение артроза суставов пальцев рук включает в себя:
- пероральный прием нестероидных противовоспалительных препаратов;
- нанесение нестероидных противовоспалительных мазей, кремов, гелей, а также местнораздражающих мазей и комбинированных препаратов для местного применения на область пораженного сустава;
- при выраженном воспалительном процессе – применение глюкокортикоидов в форме мазей, как крайняя мера – в форме инъекций;
- при мышечных спазмах – прием миорелаксантов;
- прием витаминно-минеральных комплексов, препаратов кальция для укрепления костной ткани.
Немедикаментозная терапия
Арсенал методов и средств немедикаментозной терапии более обширен. Немедикаментозное лечение артроза пальцев рук включает физиотерапию, ЛФК, массаж, мануальную терапию. В ходе санаторно-курортного лечения дополнительно прибегают к бальнеотерапии (локальные ванны для кистей рук), обертываниям и аппликациям целебных грязей, глины.
Достаточно распространено и лечение нетрадиционными методами – пиявками, иглоукалыванием. Пиявки впрыскивают в пораженную зону ферменты, гормоны, микроэлементы, что позволяет считать гирудотерапию щадящим аналогом внутрисуставных инъекций. А воздействие иглами на рефлекторные точки запускает в организме важные процессы.
Физиотерапия
При артрозе суставов пальцев рук лечение физиотерапевтическими процедурами осуществляется преимущественно вне обострений. Сначала необходимо купировать острую боль и воспаление с помощью медикаментов.
Наиболее популярны такие процедуры:
- ударно-волновая терапия, стимулирует регенерацию тканей и блокирует болевые ощущения;
- магнитотерапия – защищает хрящевую ткань от разрушения, хорошо снимает боль, отечность, воспаление, спазмы мышц, увеличивает подвижность пальцев;
- лазерная терапия – глубоко прогревает ткани, стимулирует восстановительные процессы на клеточном уровне, оказывает болеутоляющий и противовоспалительный эффект;
- электрофорез, фонофорез обеспечивают глубокое проникновение в ткани лекарственных препаратов;
- криотерапия (воздействие жидким азотом) – улучшает микроциркуляцию и стимулирует регенерацию;
- парафиновые, озокеритовые обертывания для глубокого прогревания, парафиновые ванночки;
- прогревание синей лампой с последующим наложением компрессов с бишофитом, димексидом.

ЛФК, массаж, мануальная терапия
При артрозе пальцев лечебная гимнастика обычно комбинируется с массажем и самомассажем. Существует немало упражнений для пальцев рук, которые можно выполнять в любых условиях. Это сжимание-разжимание и широкое разведение пальцев, упражнения на растяжку ладони, «шаги» пальцами. В ходе самомассажа необходимо массировать каждый палец пальцами второй руки, с силой сводить пальцы двух рук, растирать ладони.
В лечебных учреждениях выполняют такие виды массажа:
- классический ручной с приемами поглаживания, растирания, разминания, растяжения;
- точечный и рефлекторно-сегментарный массаж, с воздействием на биологически активные точки;
- перкуссионный – удары кончиками пальцев массажиста сквозь его ладонь по пальцам пациента, стимулирует кровообращение и обменные процессы в тканях. Также применяется при заклинивании суставов, вызванном свободными телами в суставной щели;
- вибрационный массаж электростатическим полем (хивамат-терапия), выполняется массажистом в специальных виниловых перчатках. Стимулирует обменные процессы, микроциркуляцию крови, вывод токсинов, выработку коллагена и регенерацию тканей;
- лечение остеоартроза пальцев рук посредством вихревого и струевого гидромассажа тоже весьма эффективно. Эффект повышается при озонировании воды, добавлении морской соли.
В домашних условиях самомассаж хорошо дополнять втиранием аптечных мазей и народных препаратов с согревающим эффектом. Такой массаж выполняется до появления ощущения тепла в пальчиках, после чего на кисти нужно надеть теплые перчатки.
Мануальный терапевт может выполнять ручное вытяжение (тракцию) пальцев, мобилизацию суставов мягкими методами, их смещение в нужное положение. При манипуляции на суставах прорабатываются глубокие мышцы, устраняется мышечно-связочный дисбаланс, восстанавливается подвижность.

Народные методы и диетотерапия
А чем лечить артроз рекомендует народная медицина? Во-первых, рекомендован прием внутрь противовоспалительных средств, а также раствора желатина для компенсации дефицита коллагена. Во-вторых, местное лечение компрессами, растирками, ванночками. Вот некоторые рецепты:
- сваренную нагусто на воде без соли, сахара, жира овсяную кашу немного остудить, добавить меда и перед сном нанести на суставы. Замотать бинтом и надеть перчатки. С утра смыть и смазать руки кремом;
- приготовить отвар листьев папоротника, корней и листьев сабельника, березовых почек. Использовать для ванночек или компрессов;
- пить настойку корней сабельника на водке, ее же применять для растирок;
- пить отвары листьев брусники, черной смородины.
При артрозе пальца руки лечение медикаментозными и немедикаментозными методами должно сочетаться с коррекцией рациона. Нужно придерживаться малосолевой диеты, отказаться от сладостей, сдобы, острых блюд, копченостей. Показаны нежирные сорта мяса, крупы и хлеб из муки крупного помола, овощи, молочные продукты. Рекомендована термическая обработка с минимальным использованием жира, предпочтительней тушеные, запеченные, приготовленные на пару блюда. Избыточный вес, ожирение в основном провоцируют артроз коленных суставов, но и при поражении кистей рук вес необходимо нормализовать, чтоб повысить эффективность лечения.

Хирургическое вмешательство
К оперативному вмешательству прибегают исключительно на 3 стадии артроза при отсутствии эффекта консервативного лечения. Возможны такие операции:
- иссечение хряща, удаление его омертвевших остатков, которые уже не выполняют амортизирующую функцию, а только причиняют боль;
- удаление костных наростов;
- артродез – формирование искусственного анкилоза;
- эндопротезирование суставов.
Иссечение хряща и наростов направлены на устранение боли, в незначительной степени способствуют восстановлению подвижности, обладают кратковременным эффектом. Артрозы пальцев на 3 стадии часто осложняются анкилозом, сращением сочленяющихся костей, вследствие которого пальцы полностью обездвиживаются. Аналогичный эффект обеспечивает артродез, единственный плюс такой операции – избавление от боли.
Эндопротезирование наиболее эффективно, позволяет восстановить функциональность кистей, объем движений, мелкую моторику, силу захвата. Но эта операция противопоказаны при повреждении связок, сухожилий, атрофии мышц, нарушении кровоснабжения тканей кисти, а также при выраженной костной деструкции, когда искусственный сустав не будет удерживаться на месте.
Будьте бдительны, не оставляйте без внимания симптомы артроза рук, начинайте лечение своевременно!
Полностью вылечить артроз пальцев невозможно, заболевание неуклонно прогрессирует. Основная цель лечения – избавить пациента от болей, как можно дольше сохранить подвижность суставов, максимально отсрочить наступление 3 стадии. Если начать комплексное лечение до развития необратимых костных деформаций, шансы на успех значительно выше.


 2-я стадия. На этом периоде артроз пальцев руки сопровождается сильными усиливающимися болями и ухудшением подвижности сустава. Не редким явлением является воспалительный процесс. Медикаментозная терапия начинает носить консервирующий характер, и направлена на борьбу с симптомами. Назначается прием НПВС. Если деформация суставов не перешла в хроническую форму, назначаются хондропротекторы и препараты гиалуроновой кислоты. Гиалуроновая кислота вкалывается непосредственно в полость межсуставного пространства и предотвращает трение, снижая нагрузку между фалангами пальцев. Лечение деформирующего артроза пальцев рук требует комплексного подхода к решению этой задачи, поэтому часто назначается сразу несколько препаратов. В курс терапии обязательно включают сосудорасширяющие лекарства, которые способствуют приливу крови к мышечным тканям возле суставов.
2-я стадия. На этом периоде артроз пальцев руки сопровождается сильными усиливающимися болями и ухудшением подвижности сустава. Не редким явлением является воспалительный процесс. Медикаментозная терапия начинает носить консервирующий характер, и направлена на борьбу с симптомами. Назначается прием НПВС. Если деформация суставов не перешла в хроническую форму, назначаются хондропротекторы и препараты гиалуроновой кислоты. Гиалуроновая кислота вкалывается непосредственно в полость межсуставного пространства и предотвращает трение, снижая нагрузку между фалангами пальцев. Лечение деформирующего артроза пальцев рук требует комплексного подхода к решению этой задачи, поэтому часто назначается сразу несколько препаратов. В курс терапии обязательно включают сосудорасширяющие лекарства, которые способствуют приливу крови к мышечным тканям возле суставов.















































 Причины
Причины Лечение неоартроза позвоночника может быть консервативным или хирургическим. Консервативная терапия помогает устранить некоторые причины, которые негативно влияют на состояние костной ткани. С помощью медикаментов, массажа и физиотерапии можно улучшить кровообращение в пораженном участке и уменьшить тяжесть воспалительного процесса.Это, в свою очередь, приведет к тому, что боль уменьшится в значительной степени.
Лечение неоартроза позвоночника может быть консервативным или хирургическим. Консервативная терапия помогает устранить некоторые причины, которые негативно влияют на состояние костной ткани. С помощью медикаментов, массажа и физиотерапии можно улучшить кровообращение в пораженном участке и уменьшить тяжесть воспалительного процесса.Это, в свою очередь, приведет к тому, что боль уменьшится в значительной степени.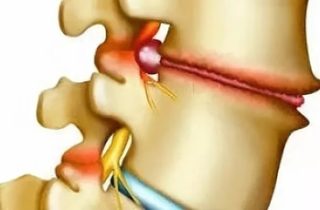
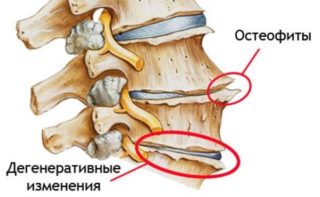


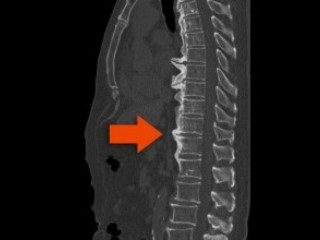
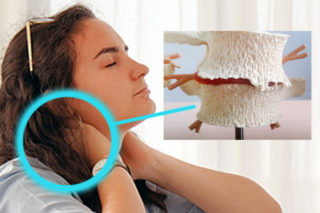









 Снимок пациента
Снимок пациента Неприятные ощущения после нагрузок
Неприятные ощущения после нагрузок Сильная боль на 3 стадии
Сильная боль на 3 стадии После диагностирования и всех необходимых обследований врачом назначается соответствующее лечение. Существует несколько способов как можно облегчить течение заболевания, избавить от болей колена, убрать все воспалительные очаги, обо всем подробно написано в статье лечение артроза коленного сустава 2 степени
После диагностирования и всех необходимых обследований врачом назначается соответствующее лечение. Существует несколько способов как можно облегчить течение заболевания, избавить от болей колена, убрать все воспалительные очаги, обо всем подробно написано в статье лечение артроза коленного сустава 2 степени





















 Так называют заболевание дистрофического характера, ведущее к разрушению в хрящевой ткани. Как правило, речь идет о нарушениях позвоночника, поскольку болезнь поражает межсуставные диски в силу различных причин. Как следствие, боли могут затрагивать, как сам позвоночный столб, так и руки, шею, вплоть до нижних конечностей. По локализации болевых эффектов различают следующие виды:
Так называют заболевание дистрофического характера, ведущее к разрушению в хрящевой ткани. Как правило, речь идет о нарушениях позвоночника, поскольку болезнь поражает межсуставные диски в силу различных причин. Как следствие, боли могут затрагивать, как сам позвоночный столб, так и руки, шею, вплоть до нижних конечностей. По локализации болевых эффектов различают следующие виды: Спазмы позвоночных мышц – еще один симптом данного недуга, который встречается значительно чаще, нежели при спондилоартрозе. При последнем заболевании одним из признаков артроза является обнаруженные при компьютерной или магнитно-резонансной томографии остеофиты, чего практически не наблюдается при остеохондрозе. Зато межпозвонковая грыжа – немаловажный симптом остеохондроза, из-за чего решением проблем часто относят к отделу невралгии.
Спазмы позвоночных мышц – еще один симптом данного недуга, который встречается значительно чаще, нежели при спондилоартрозе. При последнем заболевании одним из признаков артроза является обнаруженные при компьютерной или магнитно-резонансной томографии остеофиты, чего практически не наблюдается при остеохондрозе. Зато межпозвонковая грыжа – немаловажный симптом остеохондроза, из-за чего решением проблем часто относят к отделу невралгии.



