Артропатия что это такое: что это такое? Симптомы и лечение
что это такое и какие существуют методы лечения
Артропатия – серьезный дегенеративный процесс в суставах, возникающий как вторичное осложнение каких-либо патологических состояний. Чаще всего возникает вследствие длительного отсутствия терапии инфекционных патологий, осложнений эндокринных нарушений или же хронических отклонений в работе внутренних органов.
Также спровоцировать их развитие способны нарушения в обменных процессах и нервной регуляции организма. В зависимости от вида, артропатия может отличаться по течению. В большинстве случаев диагностировать подобное состояние удается по болезненным ощущениям, асимметричному поражению суставов. Точно поставить диагноз тяжело, ведь на КТ и МРТ изменения практически не видны. Чаще всего его определяют при несоответствии симптомов и результатов исследований.
Классификация
Артропатия – серьезное заболевание, которое требует незамедлительного лечения. Диагностировать его удается по результатам расширенного исследования. Виды этого отклонения зависят от причин, которые спровоцировали патологические процессы.
На данный момент выделяют следующие разновидности артропатии:
- Аллергическая – причиной патологического процесса является длительное влияние аллергена. Диагностировать ее можно по краткосрочным обострениям, возникающим преимущественно осенью и весной;
- Синдром Рейтера – заболевание опорно-двигательного аппарата, которое распространяет дегенеративные процессы на мочеполовую систему и органы зрения. Чаще всего причиной подобного обострения является последствие хламидийной инфекции или сальмонеллеза, энтероколита. Синдром Рейтера отличается постадийным течением, в первую очередь человек сталкивается с симптомами воспаления мочеполовой системы, после чего к патологии присоединяется поражение глаз. Подобные отклонения через 1-2 месяца дополняются болезненными ощущениями в суставах;
- Паразитарная артропатия – возникает при заражении организма патогенными микроорганизмами или инфекциями. Спровоцировать ее ускоренное развитие может вирусный гепатит, краснуха, болезнь Лайма, ВИЧ-инфекция, эпидемический паротит;
- Артропатия на фоне васкулита – поражение сосудов, возникающее вследствие разрушения стенок кровеносных сосудов;
- Артропатия при эндокринных нарушениях – чаще всего появляется из-за гормональных изменений в организме женщин. Также может возникнуть у больных с сахарным диабетом и другими патологиями щитовидной железы;
- Артропатия при хронических патологиях – спровоцировать ее могут практически любые заболевания, в том числе цирроз печени, болезнь Крона или язвенный колит.

Симптомы
Артропатия суставов – вторичная патология, которая является осложнением полноценных заболеваний. Диагностировать ее в большинстве случаев удается по болезненным ощущениям в суставах. На начальных стадиях дискомфорт практически незаметен. Определить его удается только при напряжении конечностей – после длительной ходьбы или нахождения в неподвижной позе. При непродолжительном отдыхе болезненность самостоятельно уходит, но может обостряться по ночам.
Однако со временем дискомфорт нарастает и начинает доставлять человеку серьезное неудобство. Это и заставляет его обратиться к лечащему специалисту. Болезненность не исчезает даже после длительного постельного режима, в ночное время боль она становится невыносимой. Человек теряет естественную подвижность, не может вести полноценный образ жизни. Диагностировать артропатию также удается по нарушению функции конечностей.
На начальных стадиях человек может замечать, что он не может пользоваться всей функциональностью сустав – утром он просыпается скованным. По мере хождения она исчезает, патологический сустав начинает работать полноценно. Так продолжается ежедневно до тех пор, пока дегенеративные процессы не затронут всю костную ткань. В один день человек уже не избавляется от скованности, он вынужден терпеть ее постоянно.
Если своевременно не приступить к лечению патологии, суставы становятся обездвиженными, человеку ставят инвалидность. В таком случае даже хирургическое вмешательство не позволяет вернуть естественную подвижность.
На запущенных стадиях суставы у человека из-за артропатии начинают деформироваться. Причиной такого явления являются дегенеративные процессы в хрящах. Они повреждаются, больше не могут защищать суставы от постоянной нагрузки. Быстрее всего это проявляется у людей, которые много времени проводят стоя на ногах.
Нужно учитывать, что изменение внешнего вида коленей происходит только на запущенных стадиях, если вы заметили у себя подобное – незамедлительно обращайтесь к лечащему врачу.

Также определить артропатию суставов можно по сильнейшей отечности и воспалительному процессу.
Причины
Артропатия чаще всего затрагивает коленный и голеностопный суставы. Нужно учитывать, что это не первичное, а вторичное заболевание – оно всегда развивается как осложнение какой-либо патологии в организме человека. Быстрее всего дегенеративный процесс возникает из-за отклонений в нервной системе человека.
У детей артропатия возникает на фоне поражения головного и спинного мозга. В редких случаях спровоцировать дегенеративные процессы могут отклонения в работе периферической нервной системы.
Нужно учитывать, что современные специалисты выделяют возможность генетической предрасположенности к этому недугу.
Статистика показывает, что чаще всего от артропатии суставов нижних конечностей страдают пожилые люди. Из-за происходящих в организме процессов дегенеративные изменения протекают гораздо быстрее. У них и без дополнительных патологий изменяется обмен веществ, хрящи начинают постепенно изнашиваться, возникает кислородное голодание.
Значительно ускорить проявление артропатии могут следующие причины:
- Бруцеллез – паразитарное заболевание, возбудителем которого является специфический микроорганизм;
- Системные васкулиты – воспалительный процесс в стенках кровеносных сосудов;
- Нервно-артритический диатез;
- Болезнь Лайма – заболевание, развивающееся на фоне укуса иксодового клеща;
- Красная волчанка – аутоиммунное заболевание, вызывающее дегенеративные процессы.
Нужно учитывать, что любые системны заболевания значительно повышают вероятность возникновения артропатии.

Врачи определили, что спровоцировать данную патологию могут различные эпидемические инфекции и мононуклеоз. Из-за разрушения нервных волокон патологический процесс затрагивает опорно-двигательный аппарат.
Артропатия в детей
Артропатия – серьезное заболевание, которое может возникнуть даже в детском возрасте. Конечно, у маленьких пациентов она встречается гораздо реже, чем у пожилых. Несмотря на это, такое состояние требует незамедлительного лечения. Только так удастся избежать серьезных осложнений и даже летального исхода.
Спровоцировать появление артропатии у детей могут следующие причины:
- Патологии кровеносной системы – в частности, сосудов;
- Аллергические реакции;
- Длительный прием определенных лекарственных препаратов;
- Бруцеллез и клещевой боррелиоз;
- Нервно-артрический диатез;
- Последствия вирусных и инфекционных заболеваний.
Статистика показывает, что артропатия в основном затрагивает детей в возрасте 10 лет и старше. Патология долгое время может не сообщать о себе никакими признаками и симптомами, из-за чего диагностировать ее на начальных стадиях невозможно.
В большинстве случаев определить патологию удается по повышению температуры тела и резкому ухудшению самочувствия. Купировать подобный дискомфорт собственными силами не удается. Со временем у детей возникает дискомфорт при любом движении телом.
Нужно учитывать, что у детей может возникнуть специфическая форма артропатии – ювенильный ревматизм. Чаще всего патология диагностируется у ребят в возрасте 14-16 лет. Диагностировать подобное отклонение можно по воспалению лимфатических узлов, высыпанию на коже, повышению температуры тела и повышенному уровню лимфоцитов в крови.

Точных причин, почему возникает подобное заболевание, до сих пор не обнаружено. В большинстве случаев артропатия, которая возникает у детей, проходит самостоятельно. В других случаях достаточно полугодичных процедур для избавления от недуга.
Диагностика
Диагностировать данную патологию достаточно тяжело. В первую очередь лечащему специалисту необходимо собрать подробный анамнез, изучить, на что у пациента имеются жалобы, какие хронические заболевания у него имеются. Также необходимо определить, сталкивались ли его родственники с артропатией.
После этого проводится визуальный осмотр поврежденных суставов, оценивается из внешний вид, наличие воспаленности, отечности, деформации. После этого пациента отправляют на ряд лабораторных и инструментальных исследований.
Они включают в себя:
- Общий и биохимический анализ крови;
- Общий анализ мочи;
- ЭКГ и ЭЭГ;
- Тесты на ревматоидный фактор;
- Рентген, КТ и МРТ;
- Определение мочевины в сыворотке крови;
- Анализ на скорость оседания эритроцитов;
- Функциональные печеночные пробы;
- Выявление ряда антиген.
Забор внутренних жидкостей на анализ необходим для своевременной диагностики злокачественной микрофлоры. Именно она может является причиной развития артропатии у взрослых и детей. Чаще всего патогенные микроорганизмы способствуют развитию аутоиммунных заболеваний, которые и становятся причиной этого заболевания опорно-двигательного аппарата.

Также для более подробного исследования рекомендуется проверить состояние нервного волокна.
Лечебные мероприятия
Чтобы терапия артропатии была максимально эффективной, к лечению необходимо подходить комплексно. После расширенной диагностики специалист назначит вам антибиотики и препараты для купирования болезненных ощущений.
Антибактериальные лекарственные средства необходимы для подавления патогенной микрофлоры, которая может ускорить развитие дегенеративных процессов. В среднем длительность подобного лечения составляет 1-2 недели.
Чаще всего назначаются следующие лекарственные средства:
- Офлоксацин;
- Азитромицин;
- Доксициклин;
- Эритромицин;
- Амоксициллин.
-

- Офлоксацин
-

- Азитромицин
-

- Эритромицин
-

- Амоксициллин
При необходимости снижения воспалительного процесса и избавления от болезненных ощущений назначаются нестероидные противовоспалительные средства. Чтобы повысить защитные способности организма, назначаются иммуномодуляторы.
При необходимости длительного лечения пациенту необходимо принимать глюкокортикоидные гормоны. Они позволяют в короткий срок купировать воспалительный процесс внутри сустава.
Нужно учитывать, что артропатия – вторичное заболевание, возникающее как осложнение первичного недуга. Из-за этого эффективным лечение будет только в том случае, если вы будете воздействовать на первопричину.
Для купирования патологии могут проводиться следующие терапии:
- Химиотерапия – необходима в том случае, если у пациента диагностируются серьезные системные заболевания кровеносной системы;
- Терапия нейропротекторами – назначается при поражении нервных волокон;
- Заместительная терапия – необходима людям, которые имеют заболевания эндокринной системы.
Нужно учитывать, что артропатия требует долгого и комплексного лечения. Обычно все мероприятия проводятся амбулаторно. Только в тяжелых случаях при наличии осложнений пациента отправляют в стационар. Отсутствие своевременного и полноценного лечения вызывает развитие серьезных осложнений. Чаще всего пациенты сталкиваются со следующими проблемами:
- Перетеканием артропатии в хроническую стадию;
- Частыми рецидивами;
- Нарушением подвижности.

Прогноз
В среднем артропатия лечится в течение полугода, после чего пациента отправляют на длительный процесс реабилитации. Ее ход зависит от причины, спровоцировавшей отклонение в опорно-двигательном аппарате. В подавляющем большинстве случаев человеку прописывают занятия лечебной физкультурой – они позволяют нормализовать активность пораженного сустава.
Необходимо регулярно чередовать активные и пассивные нагрузки, что положительно сказывается на мышечном корсете человека. При комплексном подходе удается полностью избавиться от признаков патологии.
Артропатия – лечение, симптомы, причины, диагностика
 Артропатия это общий термин, который применяется для обозначения поражений суставов дистрофической природы различного генеза (нарушения иннервации, эндокринные заболевания или метаболические нарушения или онкологические процессы, различные инфекции). При невропатической артропатии изменения в суставах возникают вследствие нарушений чувствительности рецепторов, которые могут повреждаться при таких заболеваниях, как сахарный диабет, инфекции, анемия, спина бифида или при таком заболевании, как амилоидоз. При метаболической артропатии, например, подагре или пирофосфатной артропатии, происходит накопление кристаллов в суставах и развитие дистрофических процессов. Артропатия нередко обусловлена травмами суставов, нестабильностью суставов или дегенеративными изменениями в суставах.
Артропатия это общий термин, который применяется для обозначения поражений суставов дистрофической природы различного генеза (нарушения иннервации, эндокринные заболевания или метаболические нарушения или онкологические процессы, различные инфекции). При невропатической артропатии изменения в суставах возникают вследствие нарушений чувствительности рецепторов, которые могут повреждаться при таких заболеваниях, как сахарный диабет, инфекции, анемия, спина бифида или при таком заболевании, как амилоидоз. При метаболической артропатии, например, подагре или пирофосфатной артропатии, происходит накопление кристаллов в суставах и развитие дистрофических процессов. Артропатия нередко обусловлена травмами суставов, нестабильностью суставов или дегенеративными изменениями в суставах.Из дегенеративных заболеваний суставов наиболее распространен остеоартроз, при котором происходит постепенная дегенерации структур сустава – сначала изменения происходят в хрящевой ткани, с постепенным истончением, а затем образованием костных разрастаний, вследствие нарушения фрикционных свойств суставного хряща. Кроме того, при наличии нестабильности возможен отрыв кусочков хряща с образованием суставной мыши, что приводит к крепитации или эпизодам блокировки сустава. Артропатия может развиваться также в результате воспалительных заболеваний суставов, таких как ревматоидный артрит, болезнь Бехтерева или аутоиммунных заболеваний (неспецифический язвенный колит болезнь Крона системная красная волчанка или полимиалгия. Артропатия может быть также связана с реактивным артритом, вследствие инфекций причиной, которой могут быть операции, инъекции, укусы насекомых или животных, абсцессы, остеомиелит, сепсис.
Наиболее подвержены риску развития артропатии пациенты с наличием таких заболеваний, как сахарный диабет или дегенеративные заболеваний суставов. Заболеваемость артропатиями не имеет точных статистических данных, так как появление артропатии вторично по отношению к основному заболеванию.
Симптомы
Основным симптомом артропатии являются боли в суставе или околосуставной области. Боли могут быть как в одном суставе, так и нескольких в зависимости от заболевания, которое послужило причиной артропатии. Кроме болевого синдрома возможно появление отечности и припухлости в области сустава, в результате воспалительной реакции. Болевой синдром может усиливаться при нагрузках или спровоцирован обострением основного заболевания или нарушением диеты как, например, при подагре или псевдоподагре. Кроме того, при некоторых формах артропатии возможно нарушение функции сустава, нестабильность сустава (посттравматическая артропатия или невропатическая артропатия). Все симптомы при артропатии неспецифичны и аналогичны тем, что возникают при других заболеваниях суставов.
Диагностика
В первую очередь, для диагностики артропатии имеет большое значение история заболевания. Наличие травмы в анамнезе, характер и время появление болей. Наличие у пациента сопутствующих соматических заболеваний (сахарный диабет, подагра или ревматоидный артрит). Кроме того, необходима информация о наличии инфекций, оперативных вмешательств, наличие общих симптомов интоксикации (лихорадка, потеря веса, общая слабость). Физикальное обследование позволяет определить наличие локальной болезненности в области сустава, припухлости или отечности, определить возможную амплитуду движений в суставе, наличие крепитации. Кроме того, возможно проведение функциональных тестов для определения возможной нестабильности.
Лабораторные исследования. Анализы крови могут диагностировать наличие воспалительного процесса как, например увеличение СОЭ, С – реактивного белка, изменения в лейкоцитарной формуле, изменения в уровне гемоглобина или количества эритроцитов. Анализы биохимические позволяют определить наличие метаболических нарушений (например, сахарный диабет или подагра). Иммуноферментные анализы позволяют определить наличие специфических антител к инфекциям или к собственным тканям. Возможно также лабораторное исследование пунктата синовиальной жидкости.
Рентгенография позволяет обнаружить истончение суставного хряща, наличие остеофитов, наличие увеличения суставов, подвывихов суставов. МРТ и КТ исследования применяются для дифференциальной диагностики с другими заболеваниями суставов и более качественной визуализации тканей суставов. Сканирование костей с использованием радиоизотопов необходимо в случае подозрения на онкологические заболевания или дифференциации стрессовых переломов.
Лечение
Лечение зависит от конкретного заболевания или причины развития артропатии и привело к развитию болевого синдрома и воспаления в суставах. Нередко компенсация основного заболевания позволяет значительно минимизировать симптоматику со стороны суставов.
Разгрузка сустава необходима при выраженном болевом синдроме или же наличия травмы в анамнезе. Возможно также применение ортезов для снижения нагрузки на сустав.
Медикаментозное лечение. Применение препаратов НПВС оправдано при наличии воспалительной реакции и позволяет приостановить воспалительный процесс в суставах и деструктивные нарушения. Особенно эффективно применение этих препаратов при наличии таких заболеваний, как ревматоидный артрит. При остеоартрозе применение препаратов НПВС помогает уменьшить симптомы, но не прогрессирование заболевания. Применение антибиотиков показано при наличии вторичного поражения суставов инфекциями. Возможно также локальное введение стероидов, как короткого действия, так и пролонгированных. Кроме того, при наличии остеоартроза возможно внутрисуставное введение эндопротезов синовиальной жидкости или производных гиалуроновой кислоты. Возможен прием хондропротекторов курсами, что позволяет в определенной степени притормозить дегенеративные изменения в суставах.
Физиотерапия позволяет уменьшить воспалительный процесс, уменьшить болевые проявления, улучшить кровообращение в суставе и околосуставных тканях.
ЛФК. Дозированные физические нагрузки позволяют восстановить мышечный тонус и улучшить стабильность и опорную функцию суставов.
Хирургические методы лечения показаны в случаях тяжелой артропатии. Например, при гипертрофической фасеточной артропатии применяется частичная фасетэктомия или же применяется спондилодез (фиксация) позвонков при наличии выраженной нестабильности. Возможно также полная замена сустава (эндопротезирование) коленного или тазобедренного сустава в тех случаях, когда есть выраженные морфологические изменения в суставах и есть значительные нарушения функций.
Прогноз при артропатии зависит от основного заболевания. Симптоматика при системных инфекциях может исчезнуть по мере выздоровления. Если же речь идет о таких заболеваниях как остеоартроз, ревматоидный артрит, или псориатический артрит или подагра, то симптоматика будет появляться и исчезать по мере перехода заболевания из стадии обострения в стадию ремиссии.
что это такое, симптомы, методы лечения
Довольно часто заболевания суставов возникают на фоне других патологий. Чаще всего это инфекционные болезни, аллергия или обменные нарушения. Они приводят к поражению суставов воспалительной или дегенеративно-дистрофической этиологии. При этом диагностируется артропатия. Патология может протекать по типу артралгии, но чаще всего, как реактивный артрит. Ведь характерной особенностью артропатии является связь ее симптомов с основным заболеванием. И при его излечении боли в суставе исчезают, а функции его восстанавливаются.
Общая характеристика
Это заболевание встречается не очень часто, примерно 7% людей подвержено патологии. Причем, встречается она в любом возрасте, у тех, кто перенес какое-нибудь инфекционное или аллергическое заболевание, или же страдает хроническими внутренними болезнями. На фоне таких заболеваний некоторые пациенты узнают, что такое артропатия.
Больше всего подвержены развитию патологии пожилые люди. Но встречается артропатия у подростков и даже у детей. Считается, что причиной этого является наследственная предрасположенность. А толчком к развитию воспаления может стать инфекция, травма, интоксикация, снижение иммунитета, обменные или эндокринные нарушения.
Такой диагноз часто ставится при появлении артрита неревматической этиологии. Ведь воспаление не связано с аутоиммунными нарушениями. Отличается артропатия также от подагрического или псориатического артрита. Ее характерная особенность в том, что поражение сустава зависит от основного заболевания. Причем, воспаление возникает обычно несимметрично, в одном или нескольких крупных сочленениях. Часто поражается тазобедренный, коленный или голеностопный сустав. Иногда может быть затронут позвоночник, мышцы и сухожилия.
Несмотря на сходство основных признаков с другими суставным патологиями, артропатия редко приводит к деформации или потере функции сустава. Обычно после излечения основного заболевания все симптомы исчезают. Но часто патология приобретает рецидивирующий характер. Это значит, что любое инфекционное заболевание или обострение хронических болезней может снова привести к воспалению. А чем чаще это происходит, тем сильнее разрушается сустав.
Чаще всего артропатия возникает как реакция на наличие в организме инфекции
Разновидности
Артропатия суставов развивается при разных заболеваниях. Они могут вызывать нарушение кровообращения или иннервации в сочленениях, сбои в обменных процессах. Случается такое у людей с генетической предрасположенностью или же при снижении иммунитета. Воспаление возникает как реакция на присутствие в крови аллергенов или инфекции, которая развивается примерно через 2-4 недели. И в зависимости от этого выделяют несколько разновидностей артропатии.
Аллергическая
Довольно часто причиной артропатии становится воздействие аллергенов. Причем, реакция может возникнуть как сразу, так и через несколько дней. Аллергическая артропатия часто развивается у детей. Такое бывает, например, при непереносимости лекарственных препаратов, бытовой химии, продуктов питания.
Характерными особенностями этой разновидности патологии является наличие сыпи на коже, повышение температуры, увеличение лимфоузлов. Может также возникнуть одышка. Все симптомы исчезают после адекватной терапии антигистаминными препаратами.
Синдром Рейтера
Это заболевание характеризуется поражением суставов, органов зрения и мочеполовой системы. Патология чаще встречается у взрослых, так как причиной ее в большинстве случаев является мочеполовая инфекция. Но причиной ее могут стать сальмонеллез или энтероколит. Считается, что болеют люди, имеющие наследственную предрасположенность. Заболевание начинается обычно с воспаления мочеполовых органов, потом развивается поражение глаз. Примерно через месяц воспаляются суставы.
Чаще всего синдром Рейтера сопровождается артропатией коленного сустава, голеностопного или мелких сочленений стопы. Поражаются суставы обычно снизу вверх, последовательно. Наблюдается отек, боли, усиливающиеся ночью. Причем, болевые ощущения могут быть невыносимыми.
Без лечения патология быстро прогрессирует, в воспалительный процесс включаются все новые суставы. Может появиться бурсит, сакроилеит, пяточная шпора или воспаление ахиллова сухожилия. Примерно у половины пациентов патология переходит в хроническую форму, что приводит к серьезному нарушению функций суставов.
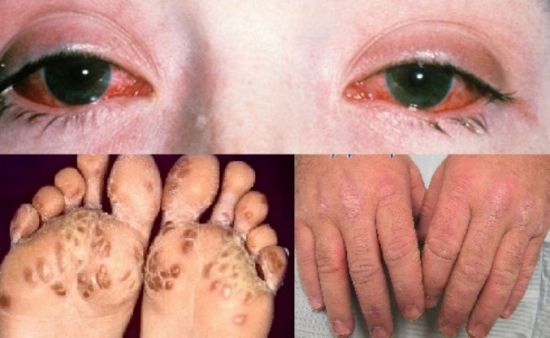
При синдроме Рейтера, кроме суставов, поражаются глаза и кожа
При инфекционных заболеваниях
Различные инфекции являются основной причиной артропатии у детей и у подростков. Она может развиться при бруцеллезе, краснухе, паротите, ветряной оспе, вирусном гепатите. При этом воспаление в суставах может не локализоваться постоянно, а мигрировать, поражать один или несколько сочленений.
При инфекционной артропатии симптоматика обычно исчезает при излечении основного заболевания. Но для этого необходимо начать терапию как можно раньше. Иногда причиной артропатии у ребенка становится проведение вакцинации от краснухи в более старшем возрасте, чем положено.
Читайте также:
При эндокринных патологиях
Часто артропатия вызывается гормональными сбоями. Боли и скованность в суставах могут возникнуть на фоне климакса. При этом чаще всего поражаются нижние конечности. При адекватной терапии эта патология проходит бесследно. Часто встречается диабетическая артропатия, которая поражает обычно стопы или сустав локтя. Она быстро прогрессирует и осложняется артрозом.
Нарушения функций щитовидной железы могут тоже приводить к суставным болям. Например, артропатия тазобедренного сустава характерна для гипотиреоза. Она может сопровождаться миалгией, мышечной слабостью. Развивается скованность в движениях. Если такая патология возникает у детей, могут развиться контрактуры сустава.
При других внутренних болезнях
Артропатия у детей и взрослых может возникнуть также при других заболеваниях. Чаще всего это случается при язвенном колите, раке легких, врожденном пороке сердца. Наиболее тяжелая форма патологии возникает при болезнях крови, так как воспаление постоянно обостряется из-за внутрисуставных кровотечений. Это приводит к разрушению хрящевой ткани, поэтому без лечения быстро развивается деформирующий артроз.
При поражении нервной системы встречается нейрогенная артропатия, которая иногда еще называется «сустав Шарко». Причиной ее может стать инсульт или сахарный диабет. Опасность этой патологии в том, что начинается она почти без болей, но сопровождается постепенным разрушением сустава.

Часто встречается диабетическая артропатия, которая в основном локализуется на стопах
Симптомы
Проявления артропатии мало чем отличаются от артритов или других суставных патологий. Она также сопровождается болями в суставе, его припухлостью, покраснением, ограничением в движениях. Причем, болевые ощущения возникают только при движении, в покое их нет. Хотя при длительной неподвижности могут появиться ноющие боли. Усиливаться они могут также при обострении основного заболевания.
Деформация суставов связана с их отечностью или накоплением жидкости, каких-либо изменений в тканях не происходит, хрящ не разрушается. Только при отсутствии лечения и частых рецидивах капсула сустава постепенно утолщается, и функции сочленения теряются.
Кроме того, могут возникнуть другие симптомы, которые зависят от причины патологии. Чаще всего это повышение температуры, увеличение лимфоузлов, мышечная слабость, снижение работоспособности. Возможно поражение кожи, слизистых оболочек, ногтей. Это выражается в появлении на стопах или кистях рук кератодермии. Часто развиваются мочеполовые инфекции, болезни глаз. В самых тяжелых случаях поражается сердце и нервная система.
Некоторые заболевания проводят к поражению нескольких суставов. Воспаление может затронуть позвоночник, мышечные ткани, сухожилия. Иногда могут воспаляться слизистые оболочки глаз и рта.
Артропатия коленного сустава встречается чаще всего. Эта патология быстро прогрессирует, так, что может привести к поражению суставной сумки. Часто развивается гнойное воспаление, которое может осложниться разрушением хрящей. Артропатия локтевого сустава и других сочленений рук наблюдается реже, обычно – при инфекционных заболеваниях.
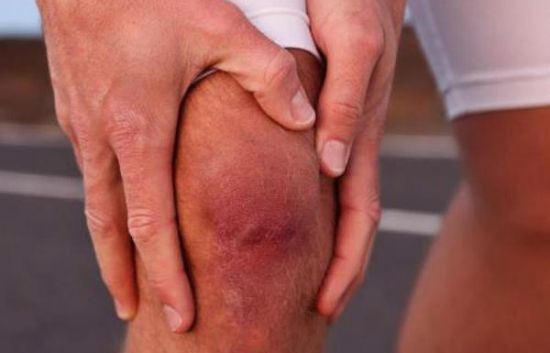
Артропатия сопровождается болями, отеком и покраснением сустава
Лечение
В основном прогноз при этой патологии благоприятный. Ведь причиной артропатии почти всегда являются другие заболевания, поэтому при их излечении исчезает и суставный синдром. Чаще всего серьезных изменений в тканях не происходит, поэтому функции сустава быстро восстанавливаются. Но для этого необходимо начать терапию вовремя.
Особенно важно своевременное лечение, если артропатия травматическая. Повреждение тканей может быстро привести к разрушению хряща и нарушению функций сустава. При этом обычно применяется иммобилизация, лекарственные препараты для снятия симптомов. При необходимости проводится хирургическая операция.
Обычно артропатия лечится с помощью лекарств. Их выбор зависит от причины воспаления. При инфекционных заболеваниях назначаются антибиотики курсом не менее недели. Это может быть Диксициклин, Азитромицин, Офлоксацин. Для снятия болей применяют НПВП или гормональные средства. Эффективны внутрисуставные инъекции Дипроспана или Преднизолона.
Для нормализации защитных сил организма назначаются иммуномодуляторы, биостимуляторы, витаминные препараты. Кроме того, очень важно правильно провести терапию основного заболевания, которое вызвало суставный синдром. Если лечение начато вовремя, в большинстве случаев это помогает избавиться от артропатии без последствий.
На начальном этапе лечения очень важно ограничить нагрузки. Кроме постельного режима, иногда рекомендуют фиксацию пораженного сустава.
После снятия воспаления назначаются физиотерапевтические процедуры, лечебные ванны. Кроме того, очень важно соблюдение особой диеты. Выбор рациона зависит от основного заболевания, но чаще всего рекомендуют временно перейти на растительную пищу, ограничить соль, полностью исключить алкоголь, жареные, копченые и острые блюда.
Артропатия – это довольно распространенная патология. Лечение ее сложное и длительное. Иногда развиваются серьезные осложнения, потеря подвижности сустава. Поэтому при наличии предрасположенности нужно стараться избегать травм и инфекционных заболеваний.
что это такое и какие существуют методы лечения
ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:
ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу – НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>Прогноз и последствия
При своевременном лечении болезнь проявляется меньшей интенсивностью развития и, как следствие – остановкой дегенеративных и дистрофических изменений. Это означает, что своевременное хирургическое или терапевтическое вмешательство позволяет сохранить функциональность сочленения, нормальную походку и избавляет от болезненности.
В то же время затягивание с лечением приводит к частым и стабильным болям, хромоте, отечности сустава. Прогрессирующие патологические изменения в тканях лишают сустав его привычной функциональности. В короткие сроки при отсутствии компетентного лечения артроза быстро перетекает в хроническую форму. Такие последствия порождают необходимость в постоянном врачебном наблюдении и регулярном лечении болезни в периоды обострения.
Ортопед: Если начали болеть суставы рук и ног, в организме сильнейшая нехватка…
Во избежание последствий и осложнений при первых подозрениях на ее развитие следует обращаться к медицинским специалистам. В ранних фазах прогрессирования лечением артрозов суставов занимается врач ревматолог. В хронической форме лечение этой патологии проводит травматолог-ортопед.
При своевременно выявленной болезни прогноз благоприятный – полностью восстанавливаются поврежденные суставы, регенерируются хрящевые соединения, укрепляются ослабленные мышцы.
Среди негативных признаков следует выделить частые обострения, течение патологии в хронической форме, неэффективность консервативной терапии. Наблюдается повреждение мелких суставов стопы, при отсутствии лечения острая форма может спровоцировать развитие катаракты.
Причины развития заболевания
Наследственный фактор играет немаловажную роль в развитии патологии, но главным этиологическим фактором является перенесенное инфекционное заболевание. Реактивная артропатия конечностей проявляется спустя 2 недели после перенесенных:
- Респираторных инфекций;
- Хламидий;
- Острых кишечных палочек;
- Кокковых микроорганизмов.
Патогенные бактерии проникают в полость сустава и активизируют воспалительный процесс. Заразиться хламидиями могут дети и взрослые, после контакта с животными, птицами, инфицированными людьми.


Причины развития реактивной артропатии
Особенности проявления патологии у детей
Выделяют несколько стадий развития реактивной артропатии суставов:
- Острая форма – длится до 6 месяцев, клиническая картина ярковыраженная;
- Хроническая стадия – вспышки наблюдаются спустя полугода, с каждым проявлением признаки патологии усиливаются;
- Рецидивирующий реактивный артрит суставов – после острой фазы рецидив может возникнуть спустя год и больше, разрушающие процессы в организме происходят в хронической форме.
Системное проявление болезни сводится к увеличению лимфоузлов, болями в области сердца, воспалением почек, поражением нервных окончаний. Могут наблюдаться язвенные поражения слизистых оболочек, дерматологические высыпания по всему телу, повышенная ломкость ногтевой пластины.


Степени развития реактивной артропатии
Реактивная артропатия у детей имеет вялое подострое течение, развивается спустя 2 недель после уретрита. Температура тела достигает отметки 39 градусов, происходит обезвоживание организма, общая слабость, сонливость, пациент предпочитает постельный режим.
У девочек хламидиоз представлен в виде вульвита, цистита. Возникает боль в суставах нижних конечностей, однако симптомы имеют слабую выраженность. Только при внимательном отношении к здоровью ребенка можно диагностировать заболевание на начальной стадии.
В течении заболевания медицина различает три стадии, имеющие отличия по признакам болезни, интенсивности поражения и локализации. Одновременно с тем отличая во всех трех стадиях касаются видов тканей, терпящих патологические изменения.
- Первая степень развития артроза сочленений – это начальная фаза заболевания. Она характеризуется легким поражением хрящевой ткани и утратой физиологических функций у коллагеновых волокон. Вместе с тем на первой стадии отмечаются незначительные морфологические нарушения костной ткани и структурные изменения синовиальной жидкости. Хрящи сустава покрывают трещинами, у больного отмечается незначительная болезненность в месте локализации патологии.
- Вторая степень – развитие артроза с повышением динамики. Этот этап характеризуется появлением стабильных болей, хромоты. Отмечаются заметные морфологические и дистрофические изменения хряща, при диагностике выявляются разрастания костной ткани. Образуются остеофиты – костные наросты, которые видны при визуальном осмотре места поражения. Одновременно протекают процессы дегенеративных изменений синовиальной капсулы, что приводит к ее структурному истощению. Болезнь в этой фазе может часто обостряться и носить регулярный характер. Боли постепенно становятся постоянными.
- Третья степень – активное прогрессирование. На этом этапе синовиальная жидкость почти полностью отсутствует ввиду ее перерождения, и костные ткани истираются друг об друга. Подвижность сустава почти полностью отсутствует, боли становятся более ощутимыми. Хрящевая ткань также отсутствует ввиду дегенеративных и атрофических изменений. Лечение третьей степени артроза суставов считается нецелесообразным.
Помимо этих трех степеней развития патологии существует заключительная стадия – безвозвратное разрушение всех тканей сочленения. В этой фазе невозможно не только провести результативную терапию, но даже снять болевой синдром.
Воспалительный процесс обычно начинается при второй степени поражения, в редких случаях, при отсутствии медицинского вмешательства – на первой стадии. Впоследствии остановить его становится все труднее, и это может привести к вторичным патологиям, развитию в месте локализации болезни патогенной микрофлоры.
Для исключения тяжелых последствий лечение следует начинать с первой степени, и применять при этом методы интенсивной терапии. На последнем этапе, связанном с полным разрушением хрящевой ткани, допускается только одна методика избавления пациента от болей и неподвижности сочленения – эндопротезирование с полной или частичной заменой составных частей сустава.
Артропатия – серьезное заболевание, которое может возникнуть даже в детском возрасте. Конечно, у маленьких пациентов она встречается гораздо реже, чем у пожилых. Несмотря на это, такое состояние требует незамедлительного лечения. Только так удастся избежать серьезных осложнений и даже летального исхода.
Спровоцировать появление артропатии у детей могут следующие причины:
- Патологии кровеносной системы – в частности, сосудов;
- Аллергические реакции;
- Длительный прием определенных лекарственных препаратов;
- Бруцеллез и клещевой боррелиоз;
- Нервно-артрический диатез;
- Последствия вирусных и инфекционных заболеваний.
Статистика показывает, что артропатия в основном затрагивает детей в возрасте 10 лет и старше. Патология долгое время может не сообщать о себе никакими признаками и симптомами, из-за чего диагностировать ее на начальных стадиях невозможно.
В большинстве случаев определить патологию удается по повышению температуры тела и резкому ухудшению самочувствия. Купировать подобный дискомфорт собственными силами не удается. Со временем у детей возникает дискомфорт при любом движении телом.
Нужно учитывать, что у детей может возникнуть специфическая форма артропатии – ювенильный ревматизм. Чаще всего патология диагностируется у ребят в возрасте 14-16 лет. Диагностировать подобное отклонение можно по воспалению лимфатических узлов, высыпанию на коже, повышению температуры тела и повышенному уровню лимфоцитов в крови.



Точных причин, почему возникает подобное заболевание, до сих пор не обнаружено. В большинстве случаев артропатия, которая возникает у детей, проходит самостоятельно. В других случаях достаточно полугодичных процедур для избавления от недуга.
Симптомы артропатии суставов
Избавиться от самой патологии – цель редко достижимая. И решить эту задачу можно только на начальной стадии. В остальных обстоятельствах пациенту приходится бороться с болезненностью. Забыть о болях в суставах помогут некоторые методы консервативной терапии. А вместе с ними стоит применять советы лечащего врача и соблюдать следующие условия:
- проведение периодических сеансов физиотерапии;
- формирование сбалансированного рациона;
- лечебные физические упражнения;
- периодические внутрикостные блокады;
- поддержание ортопедического режима;
- снижение физических нагрузок;
- борьба с избыточным весом.
Если начали болеть суставы рук и ног, немедленно убирайте из рациона…
Ортопед: «Если начали болеть колени и поясница, возьмите в привычку…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка…


Первым признаком, который появляется при наличии у человека этой патологии является сильный болевой синдром. При этом боль не утихает в состоянии покоя или после сна. Далее возникает значительная скованность движений, которая значительнее выражена в утренние часы. Если процесс носит острый характер, то поражение суставов вызывает значительное покраснение и отек мягких тканей, а также локальное повышение температуры тела в конечности. Часто развивается скопление выпота внутрисуставной сумки.
В случае присоединения бактериальной инфекции эксудат может носить характер гнойного. Ревматоидный артрит вызывает образование значительного количества прозрачной жидкости в суставе. Чаще всего возникает артропатия у детей, что связано с незрелостью их иммунной системы. Поражение голеностопного сустава, а также посттравматическая артропатия коленного сустава вызывают нарушения процесса ходьбы у больного, так как движения в этих сочленениях провоцируют значительную боль.
Реактивная артропатия коленных суставов проявляется следующим образом:
- Начинает внезапно болеть колено, боль носит острый характер, ноющие ощущения усиливаются с каждым днем;
- Воспаление развивается экссудативно – поврежденная область сильно отекает, болевой синдром сохраняется даже в пассивном положении;
- В течение 2 недель симптомы реактивной артропатии суставов переходят на другие сочления костей.
Общая клиническая картина усиливается повышением температуры тела, отечностью в пораженной области, ограничением в движении, потерей трудоспособности.
Механизм прогрессирования болезни
При появлении любой из причин, провоцирующих болезнь сустава при артрозе, в нем начинают развиваться патологические процессы. Механизм их прогрессирования не до конца изучен, но основные этапы официальной медицине известны.


На начальном этапе происходит истощение структуры хрящевой ткани и аномальные изменения в синовиальной жидкости. Все это протекает вследствие нарушений обменных процессов, при которых ткани сочленений не получают нужных компонентов в достаточном количестве, либо лишены части из них.
Далее утрачивается эластичность коллагеновых волокон и гибкость хряща, вследствие того, что в организме при недостатке питательных элементов не успевает вырабатываться гиалуроновая кислота, обеспечивающая мягкость и гибкость структурного состава коллагенового волокна. Хрящ постепенно высыхает, становится ломким и трескается. Жидкость в синовиальной капсуле постепенно истощается и впоследствии полностью исчезает.
На хрящевой ткани образуются шероховатости, твердые костные новообразования. Одновременно с тем развивается деформация других тканей сустава, их патологическое перерождения, дистрофия и утрата физиологической активности.
Для пациента эти изменения означают появление боли, хромоты, неподвижность сустава.
Лечение реактивной артропатии суставов в острой форме проводится в стационаре под наблюдением доктора. Терапия направлена на устранение возбудителя болезни, степени выраженности болевого синдрома, профилактика рецидивов.
Методы комплексного оздоровления пациента:
- Назначаются антибиотики широкого спектра действия – наносится удар по внутриклеточным бактериям. Курс лечения не более 14 дней;
- Выписываются иммуностимуляторы для активизации защитных сил организма пациента;
- Больной принимает нестероидные или стероидные гормональные препараты – короткий курс лечения, чтобы избежать развития острой формы надпочечниковой недостаточности.
Если длительность терапии рассчитано на 14 дней и более, то применение средств локального действия имеет смысл только при наличии выраженных симптомов воспаления (Бетаметазон, Гидрокортизон, Триамцинолон).


Лечение реактивной артропатии у взрослых и детей
Симптоматика артроза
Признаки артроза сочленений проявляются с первой его степени, хотя иногда они не столь ярко выражены. Характерными явлениями для всех стадий артроза являются:
- болевой синдром;
- хрустящие звуки при движении;
- малоподвижность или полное снижение подвижности сустава;
- отечность;
- деформация сочленения.
Болезненность
Боль обычно возникает во время движения. При интенсивных физических нагрузках болезненные ощущения усиливаются и приобретают стойкую тенденцию. При всех видах артроза в любом месте их локализации болезненность носит резкий характер.
В начальной фазе болевые ощущения выражены слабо, чаще они проявляются в дневное время. Обычно боль бывает кратковременной и затихает в состоянии покоя. В хронической форме и при интенсивном прогрессировании острой формы болевой синдром проявляется чаще, имеет увеличенный период проявления, часто беспокоит даже в состоянии покоя и ночью.
Хруст в суставах
По характеру хруста опытные ортопеды или ревматологи устанавливают дифференциальный диагноз, так как этот симптом характерен для целого ряда заболеваний. При артрозах суставов хруст обычно сопровождается болезненным ощущениями или дискомфортом. Он возникает вследствие отсутствия синовиальной смазки и усыхания хрящевой ткани. По мере прогрессирования патологии звук хруста усиливается, он носит сухой характер и возникает все чаще.
Неподвижность
Снижение подвижности сочленения развивается на фоне появления костных новообразований, которые препятствуют движению хрящевой ткани и блокируют свойства эластичности коллагеновых волокон.
Это явление сопровождается сильными болезненными ощущениями – любая попытка усилить интенсивность движения и создать нагрузку на сустав неминуемо провоцирует сильную боль.
Отечность и деформация
Визуально отмечаются припухлости в районе локализации артроза, наросты костной ткани, выделяющиеся под кожей. Отечность усиливается по мере развития болезни. Аналогично прогрессирует и деформация хрящевой и костной ткани.
Артропатия коленного сустава обнаруживается в разных видах. Это могут быть артралгии (суставные боли), не сопровождающиеся локальными изменениями. Часто развиваются как реакция организма на аллерген. Болевому синдрому свойственно усугубляться после тяжелых физических нагрузок и длительной ходьбы. При гипертиреозе боли в суставах сопровождаются мышечной слабостью и скованностью.


В другом варианте артропатии облекаются в форму реактивного артрита. Опишем подробнее что это такое.
Заселенная в организм бактериальная микрофлора при перенесенном или протекающем инфекционном заболевании попадает по лимфо и/или кровотоку в полость сустава, вызывая асептическое воспаление.
- выраженная отечность околосуставных тканей из-за скопления биологической жидкости;
- локальная гиперемия и гипертермия;
- деформация сустава;
- боль в колене при пальпации, ходьбе, в положении стоя;
- хруст при движении;
- парестезии и чувство внутреннего распирания в пораженном суставе;
- ограничение функциональных способностей.
Заражение урогенитального и пищеварительного тракта хламидиями, шигеллами, сальмонеллами, свойственное синдрому Рейтера, поэтапно влечет поражение мочеполовой системы, органов зрения, через месяц – развитие артропатии. При инфицировании менингококком суставной синдром проявляется через 7 – 10 дней.
Воспалительный процесс сказывается на общем состоянии заболевшего. Повышаются температурные показатели тела, снижается работоспособность, появляется слабость и быстрая утомляемость.
Иногда заболевание протекает бессимптомно. Родителей должны насторожить возникшие проблемы с самостоятельным передвижением ребенка, отказ от еды, вялость, сонливость.
Осложнения
Последствия несвоевременного лечения и запущенного артроза суставов чреваты такими осложнениями, как:
- инвалидность;
- деформация без возможности восстановления;
- появления позвоночных грыж;
- малоподвижность или неподвижность сустава;
- снижение качества и уровня жизни.
Хроническое течение, помимо этих осложнений, сопровождается интенсивной и частой болезненностью, полным разрушением структурных компонентов сочленения, дискомфортом, невозможностью выполнять физическую работу и заниматься спортом.
Народное лечение
Местное лечение пораженного сустава может включать в себя рецепты народной медицины, для снятия отечности, воспаления и интенсивности болевого синдрома. Популярные средства:
- Компресс с Димексидом и Вольтареном – в небольшом количестве нанести на марлю и приложить к поврежденному месту, через 30 минут убрать;
- Сделать мазь из окопника – на стакан измельченных листьев 200 мл растительного масла, проварить смесь на медленном огне 10 минут и пропустить через мясорубку вместе с пчелиным воском, наносить состав на место воспаления перед сном;
- Кашица из хрена и черной редьки – перетереть через сыто, наложить компресс на больной сустав на 3 часа, смыть теплой водой;
- Отвар для приема внутрь – смешать измельченные листья крапивы, пижмы, листья березы и семена петрушки, залить стаканом кипятка, настоять 3 часа, принимать каждый день по 100 мл за один раз.
Если реактивная артропатия суставов сопровождается высокой температурой, то можно к поврежденному месту приложить кусочек льда, завернутый в тонкую ткань. Длительность терапии – 15 минут, за один подход – не более 5 повторений.
Дополнительные терапевтические методы


Пациенту показано санаторное лечение, использование грязевых и парафиновых аппликаций, которые содержат минеральные вещества для восстановления хрящевой ткани.
Показано делать регулярно массаж для улучшения циркуляции крови и устранения болевых ощущений. Лечебная физкультура подбирается в индивидуальном порядке, во избежание неправильной нагрузки на суставы.
Диета в острой стадии болезни предполагает отказ от животных жиров, жареных блюд, нужно употреблять овощи и фрукты в натуральном виде, пить отвары шиповника, боярышника, эхинацеи пурпурной.


Домашние методы лечения артропатии
Лечебные меры
Лечение артропатии во многом зависит от причины ее развития в каждом случае. Преимущественно оно заключается в снятии симптоматики: боли, отеков, снижения подвижности больного сустава за счет остановки воспалительных и дегенеративных процессов в них. Основное же лечение направлено на заболевание, давшее осложнения на суставы. При нагрузочных видах артропатии показано снижение нагрузок и вероятности травм.
Медикаментозное лечение артропатии позволяет остановить воспаление и сопутствующие ему неприятные симптомы. Нестероидные противовоспалительные средства успокаивают боль и снимают отек, вызванный воспалительной реакцией. Если диагностировано вторичное инфекционное поражение сустава, врач может назначить антибиотики.
В некоторых случаях показаны местные инъекции стероидов: пролонгированных и короткого действия, это зависит от тяжести течения болезни. Курсовая терапия хондропротекторами назначается, чтобы затормозить дегенеративные изменения хрящевой ткани. Кроме того, благоприятное воздействие на больные суставы оказывает физиотерапия и ЛФК.
Избежать патологического поражения суставов можно при ведении здорового образа жизни, использовании барьерных методов контрацепции, эффективном лечении дыхательных, кишечных и мочеполовых инфекции.
Важно исключить чрезмерные нагрузки на суставы, переохлаждение организма, принимать дополнительные меры защиты в период эпидемии. А также соблюдать правила личной гигиены, употреблять качественную пищу.
Реактивная артропатия суставов – серьезное патологическое нарушение, и только комплексная терапия позволяет достичь стойкого положительного результата.
Артропатия сустава (коленного, тазобедренного, плечевого), лечение травматической формы заболевания
Артропатия суставов – болезнь, протекающая на фоне другого заболевания, которое и является основным. Зависимость от этой причины при артропатии – характерный признак этого заболевания. При рецидиве провоцирующего фактора пациент чувствует явное снижение клинических проявлений, дискомфорта в сочленениях. И наоборот, в острой фазе провоцирующего заболевания в суставах и окружающих их мягких тканях дискомфорт значительно усиливается.
Причины
В отличие от артрозов, грубых нарушений и анатомических деформаций при этом заболевании почти не происходит. При адекватном и своевременном лечении основного заболевания симптоматика артропатии полностью исчезает или существенно снижается.
Причин заболевания может быть несколько:
- травмы;
- аллергия;
- синдром Рейтера;
- болезни внутренних органов;
- паразиты и вирусы;
- эндокринные заболевания.
Основной симптом – боль в суставе. Анализы могут показать протекание воспалительного процесса (артрит) в сочленении.
Травматическая артропатия
Подвывихи и переломы влекут за собой нестабильность суставов. В конечном итоге часто развивается артроз и дегенеративные изменения могут привести к утрате суставного хряща. Специфического лечения такого состояния нет, за исключением операции. Если сустав не способен выполнять свои функции, то предпочтительно заменить его имплантом. Это позволит не распространиться заболеванию на смежные сочленения, предотвратит образование костных наростов, мешающих движению. Этот диагноз может встречаться как у взрослых, так и у подростков.

Проявления артропатии очень часто появляются у детей после травм. Необходимо наблюдать ребенка несколько месяцев спустя после травмы и при малейших жалобах, изменениях в характере малыша обращаться к врачу
В детском возрасте процесс развивается в несколько этапов. Сначала в суставе возникает воспаление, затем происходит ограничение их подвижности (контрактура). Далее начинается деформация сочленения, и конечным этапом становится нарушение роста этого сустава у детей. Травмы дети получают очень часто. Обычно это касается локтевого и коленного сустава. Родители, после заживления костной структуры и снятия гипса, обычно забывают о недавнем прошлом. Именно поэтому артропатия у детей часто диагностируется довольно поздно.
Очень важно своевременно обнаружить первые проявления артропатии у ребенка:
- Сочленение теплое на ощупь.
- Ребенок с утра жалуется на боли в костях, которые проходят к вечеру.
- Ребенок становится раздражительным, быстро устает.
- Мышцы вокруг поврежденного ранее сустава ослабевают.
- Темпы роста ребенка нарушаются. Также нарушается синхронность этого процесса, то есть правая нога может расти быстрее, чем левая.
Аллергическая артропатия
Болезнь может развиваться внезапно, после контакта с аллергеном. Наряду с болями в сочленениях, пациента мучают типичные признаки аллергии – зуд, сыпь, жжение, аллергический бронхоспазм. Анализ крови покажет превышение эозинофилов. Все боли полностью пропадают после снижения выработки иммуноглобулинов как ответ на реакцию, а потому отдельно лечить аллергическую артропатию не стоит.
Сложность заключается в том, что далеко не всегда удается быстро установить причину, а именно – аллерген. В таком случае пациенту прописывают анальгетики, чтобы снять боли в суставах.
Синдром Рейтера
Так называют клиническую картину, при которой одновременно имеются нарушения в работе мочеполовой системы, глаз и сочленений. Самой частой причиной появления этого синдрома является хламидиоз, однако сталкиваются с этой неприятностью далеко не все люди, а только те, кто имеет к этому предрасположенность. Мочеполовые органы, зрение, сочленения – именно в таком порядке появляются симптомы при синдроме Рейтера. Получается, что суставная боль появляется позже всех, примерно спустя 1–1,5 месяца после симптомов цистита или колита.
Глазная симптоматика иногда проявляется очень слабо и почти не ощущается пациентами. Симптоматика артропатии при синдроме Рейтера чаще всего имеет восходящий характер, то есть сначала проявления воспаления появляются в голеностопном суставе, затем переходят на основание нижних конечностей и постепенно затрагивают позвоночник и руки. Боли при этом недуге особенно сильны по ночам и с утра. Суставы могут отекать, иногда наблюдается местная гиперемия.
Не стоит удивляться, что основной терапией заболевания будет прием препаратов от хламидии или другой инфекции, которая будет выявлена. Анальгетики и противовоспалительные средства назначаются при тяжелой клинической картине. Полностью избавиться от синдрома Рейтера удается только в половине случаев. В 30% случаев наблюдаются рецидивы, а оставшиеся 20% пациентов будут постоянно жить с проявлениями провоцирующей инфекции и суставными болями.

Самым явным признаком синдрома Рейтера является изменение форм пальцев и ногтей. К сожалению, эти проявления артропатии необратимы
Болезни внутренних органов
Некоторые заболевания, которые, на первый взгляд, совершенно не связаны с опорно-двигательным аппаратом, имеют непосредственное влияние на состояние суставов. Так, кавернозный туберкулез, рак легкого и болезни, сопровождающиеся выделением гноя в кровоток, ведут к нарушению кислотно-щелочного баланса вследствие недостатка кислорода в кровотоке. В этом случае поражения суставов довольно серьезные: пальцы принимают форму барабанной палочки, а ногти напоминают часовые стекла.
Этот симптом, иначе называемый синдромом Мари-Бамбергера, может проявиться при циррозе печени, врожденных пороках сердца, затяжном септическом эндокардите. Язвенный колит также приводит к симптомам артропатии, в виде мигрирующих артритов. Артропатия коленного сустава может внезапно перейти на голеностоп, позвоночник или плечевой сустав. Как правило, явная клиническая картина наблюдается только при обострении болезни внутренних органов и не проявляется длительное время, максимум – 1–2 месяца.
Паразиты и вирусы
Клиническая картина очень сильно зависит от того, с каким именно патогеном человеку пришлось столкнуться. Так, при бруцеллезе и трихинеллезе появляется так называемая летучая артралия, когда боли мигрируют из одного сочленения в другое, причем так происходит несколько раз в сутки.
При заболевании паротитом симптомы артропатии очень сильно напоминают ревматоидный артрит: воспалительный процесс в суставах нерегулярный, боли могут мигрировать, иногда появляются проблемы с работой перикарда.
При заболевании краснухой симптоматика характерна для симметричного полиартрита, однако проявления нестойкие и могут исчезнуть внезапно, а затем появиться вновь. Если источником воспаления стал менингококк, то обычно артропатия начинается с коленного сустава, причем только в одной ноге. При несвоевременном лечении могут проявиться симптомы полиартрита.
Наиболее обширная и разнообразная клиническая картина при ВИЧ-инфекции. Артриты при этом проявляют себя сильно. Их реактивное распространение может быстро привести к выраженному нарушению функциональности конечностей. Боли, которые при этом испытывает пациент, могут привести к болевому шоку.
Эндокринные заболевания
Овариогенные и климактерические артропатии – частый случай этого заболевания. Как понятно из названия, они проявляются в период перестройки женского организма. Такое состояние появляется у женщин не только во время климакса, но и в отдельных случаях, когда яичники начинают продуцировать меньшее количество гормонов – опухоль яичников, химиотерапия, редукция или полное удаление этого органа.
Наиболее часто поражаются мелкие суставы, реже – колени. Снизить неприятные проявления поможет гормонально-заместительная терапия. Подбирается она только гинекологом.
Гипертиреоз, т. е. излишняя, перегрузочная функция щитовидной железы, также может проявить себя болями в суставах. Болезненность при этом появляется не только в костях, но и окружающих их мышцах. Сложность заключается в том, что изменения плохо обнаруживаются даже на рентгене, и только когда к явным проявлениям артропатии добавляется остеопороз (снижение уровня кальция в костях), появляется возможность более четко поставить диагноз.
Нередко диагноз ставят на основании одних только клинических проявлений – летучей артралгии, мышечных болей. При восстановлении функций щитовидной железы суставные симптомы также исчезают. Артропатия тазобедренного сустава может развиться при снижении функции щитовидной железы (гипотиреозе). Помимо миалгии, к симптоматике добавляется скованность и слабость мышц. При нарушении функционирования гипофиза поражение нередко затрагивает позвоночник и дистальные суставы конечностей.
Читайте также:
Лечение
Помимо лечения основного заболевания, существуют стандартные рекомендации, позволяющие улучшить состояние сочленения:
- Прием витамина Д. Он способен предотвращать многие болезни суставов, а также обладает легким противовоспалительным эффектом. Доказан его положительный эффект на протекание онкологических заболеваний.
- Препараты кальция. Остеопороз, как первопричина артропатии, может появиться у человека с бедным рационом, так и у того, кто следит за своим питанием. Сегодня производители создают витаминные комплексы, в которых кальций и витамин Д находятся вместе.
- Антиоксиданты. Они улучшают капиллярный обмен, тем самым способствуя увеличению поступления питательных компонентов в костные структуры и хрящи.

После полного выздоровления пациент должен какое-то время посещать врача, чтобы проводить мониторинг своего состояния и своевременно предотвратить рецидив
После перенесенного диагноза «артропатия», пациент должен длительное время наблюдаться у ревматолога, терапевта или ортопеда. Желательно каждые 2 месяца сдавать клинические анализы крови, чтобы своевременно выявить активизацию патологического процесса. Каков прогноз пациента с артропатией? Если удается ликвидировать основное заболевание, то высока вероятность полного излечения и от суставных болей.
Если первичный диагноз полностью вылечить не удается, то именно от этого – обострений и рецидивов – будет зависеть тяжесть протекания артропатии. Артропатия суставов – грозное состояние, которое нужно лечить у специалиста. К счастью, полное выздоровление при этом диагнозе возможно и сустав вновь способен функционировать в прежнем режиме без каких-либо последствий.
Артропатия что это такое — Все про суставы
Содержание статьи:
Артропатия коленного сустава: когда и почему возникает, симптомы и методы лечения
Артропатия — группа заболеваний суставов, возникающих вторично, то есть на фоне болезней, не имеющих отношения к суставам. Артропатия коленного сустава — одно из самых частых суставных поражений при таких заболеваниях.
Симптомы артропатии колена могут быть различными, однако характерны боль в суставе (артралгия), асимметричность процесса и незначительные изменения при рентгенографии. Основная отличительная черта артропатии — зависимость суставного синдрома от течения основного заболевания, часто боли в колене проходят даже без лечения при адекватной терапии основной болезни.
Содержание статьи:
Причины
Симптомы
Лечение
Немедикаментозная терапия
Почему возникает заболевание
Причинами появления артропатии коленного сустава могут быть следующие болезни:
- Инфекции — самый распространенный фактор развития реактивной артропатии колена. Среди инфекционных болезней первое место по частоте занимает хламидиоз. Механизм развития поражения суставов может быть аутоиммунным, когда собственная иммунная система атакует клетки суставного хряща из-за схожести их структуры с клетками микроорганизмов.
- Эндокринные заболевания — довольно часто болезнь развивается на фоне гипотиреоза (гипофункции щитовидной железы). Реже — при сахарном диабете, недостатке женских половых гормонов.
- Болезни ЦНС — головного и спинного мозга. Поражение колена может возникнуть на фоне энцефаломиелита, опухоли мозга, при сирингомиелии, спинной сухотке. Обычно артропатия на фоне заболевания спинного мозга затрагивает ту конечность, на которой развился паралич.
Артропатия – это вторичная патология, которая развивается на фоне неревматологических болезней.
В зависимости от механизма развития, существует несколько видов артропатии:
- Hеактивная – самый частый вариант артропатии коленных суставов. Развитие суставного синдрома происходит из-за реакции хрящевой ткани на системные заболевания — онкологические, эндокринные, воспалительные. При этом появляется нарушение питания хряща, отек и боли в коленном суставе.
- Дистрофическая. Чаще развивается у пожилых пациентов, сочетается в другими дегенеративными заболеваниями.
- Пирофосфатная. Возникает из-за нарушения обмена кальция, при этом соли оседают на хрящевой ткани коленного сустава. Обычно заболевание развивается после перенесенной травмы колена.
- Семейная. Заболевание передается по наследству, часто дебютирует еще в детском возрасте.
- Идиопатическая. Так называется артропатия коленного сустава, если не удалось установить причину болей.
Факторы риска развития артропатии коленного сустава пока не изучены достаточно глубоко. Однако отмечено значительное преобладание среди заболевших носителей антигена HLA-B27, продуцирующегося при контакте с некоторыми бактериями. Заболевание встречается в любом возрасте: заболеть могут и дети, и взрослые, однако наблюдается тенденция к росту заболеваемости после 60 лет. Мужчины болеют несколько чаще, чем женщины, эта закономерность прослеживается и у детей.
Симптомы и проявления болезни
Клиническая картина сильно зависит от того, какое заболевание привело к развитию артропатии коленного сустава. После перенесенной инфекции заболевание развивается обычно спустя 2-3 недели (реактивная артропатия). Если же болезнь возникла на фоне хронической патологии, часто на первое место могут выходить симптомы основного заболевания, а явления артропатии протекают при этом скрыто, латентно.
Однако независимо от причины, артропатия коленного сустава обычно характеризуется следующими проявлениями:
- Боль в коленном суставе. Сначала боли возникают только на фоне нагрузки (дительная ходьба, пребывание в положении стоя) и могут значительно уменьшаться и даже исчезать в спокойном состоянии. Затем болевой синдром постепенно прогрессирует и пациента начинают беспокоить неприятные ощущения даже после ночного отдыха.
- Асимметричность поражения. Для артропатии характерно одностороннее вовлечение суставов в патологический процесс. При этом заболевание может распространяться и на соседние суставы (олигоартрит), например, вместе с коленным может начать беспокоить голеностопный или тазобедренный сустав. Такое поражение наиболее характерно для реактивной артропатии.
- Скованность движения в суставе. Нарушение функционирования возникает одновременно с болевым синдромом и нарастает параллельно с ним. В начале заболевания отмечается лишь небольшое ограничение подвижности колена, но в дальнейшем может наступить даже полная блокировка движений.
- Отек и локальная гиперемия. Возникают, когда к дистрофическим процессам присоединяются воспалительные. Жидкость скапливается в полости сустава и в межклеточном пространстве, из-за чего колено увеличивается в объеме. Из-за этого еще больше нарушается питание хрящевой ткани и нарастает болевой синдром.
- Деформация коленного сустава. Для артропатии характерно изменение формы и размера колена, иногда такие изменения опережают появление болей. Деформация может быть связана с отеком сустава и мягких тканей или с краевыми костными разрастаниями — остеофитами. Их развитие сопровождается появлением хруста при движениях в коленном суставе.
Кроме симптомов артропатии пациент может предъявлять жалобы, связанные с основным заболеванием. Часто суставной синдром сопровождается повышением температуры тела и астеническими проявлениями (слабостью, утомляемостью, снижением работоспособности).
При возникновении болей в суставе нужно обратиться к врачу — травматологу-ортопеду или ревматологу, чтобы провести диагностику и разобраться с причинами возникновения болезни.
Лечение артропатии колена
Зная о том, что артропатия всегда имеет вторичный характер, несложно понять, что лечение пациента должно быть комплексным. Лечебные мероприятия при артропатии колена имеют два основных направления:
- терапия основного заболевания;
- лечение суставного синдрома.
Заболевание, послужившее причиной развития артропатии, должен лечить специалист, к чьему профилю оно относится — инфекционист, эндокринолог, онколог, невролог и другие. Однако наличие у пациента суставных болей требует участия ортопеда или ревматолога, то есть важен комплексный междисциплинарный подход, иначе лечение может быть неполным.
Медикаментозное лечение
Лекарственная терапия суставного синдрома направлена на уменьшение боли и воспаления. С этой целью применяются три основные группы лекарств:
- нестероидные противовоспалительные средства;
- глюкокортикостероиды;
- препараты базисной терапии.
Наиболее широкое применение имеют НПВС — обезболивающие лекарства есть в каждой домашней аптечке. Наибольшим противовоспалительным эффектом обладают диклофенак и мелоксикам, максимальным обезболивающим действием — кетопрофен. Несмотря на повсеместное безрецептурное применение этих лекарств, нужно помнить о том, что у них есть свои противопоказания и побочные эффекты. Курс лечения артропатии длительный, поэтому лучше вместе с лечащим врачом выбрать препарат, который будет максимально эффективным именно в вашем случае.
Если терапии НПВС оказывается недостаточно, возможно назначение более сильных лекарственных препаратов — ГКС и базисных лекарств (чаще всего метатрексата). Режим дозирования этих лекарств подбирается строго индивидуально, а во время приема необходим контроль за анализами крови.
Также некоторым больным выполняют инъекции противовоспалительных и обезболивающих препаратов в коленный сустав.
Использование лекарств для лечения артропатии коленного сустава без консультации врача недопустимо.
Немедикаментозное лечение
Как и лекарственная терапия, мероприятия по реабилитации могут сильно различаться в зависимости от того, какое заболевание привело к развитию артропатии коленного сустава. Поэтому нельзя самостоятельно изменять двигательный режим или применять физиотерапию, не посоветовавшись со своим лечащим врачом. Это может привести к нежелательным последствиям и замедлить выздоровление.
Физиотерапия
Возможность и целесообразность назначения физиотерапии зависит от причины развития артропатии. Если болезнь развилась на фоне опухолевой патологии, многие методы физического лечения будут противопоказаны.
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день…
Читать далее »
Обычно врачи назначают магнитотерапию на пораженный сустав, электро- и парафинолечение. Эти процедуры улучшают питание суставных хрящей и препятствуют развитию воспалительных процессов.
Для детей в артропатией хорошо подходит водо- и грязелечение.
Лечебная физкультура
На первых этапах болезни врачи рекомендуют ограничивать нагрузку на больное колено, в некоторых случаях даже выполняется иммобилизация сустава. В дальнейшем, чтобы не допустить развития контрактуры, необходимо выполнять индивидуально подобранный комплекс упражнений. Обычно такие комплексы включают в себя сначала пассивные, а затем активные движения в суставе. Хорошо зарекомендовали себя занятия лечебной физкультурой в бассейне.
Только своевременно и в полном объеме проведенные лечебные и реабилитационные мероприятия помогут сохранить функцию коленного сустава и избавиться от болей и хромоты.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу “Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе” и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Артропатия голеностопного сустава – относительно редкая патология, которая никогда не бывает самостоятельной, а появляется на фоне других, чаще всего, хронических и неизлечимых заболеваний.
Если артропатию не лечить, то со временем она перейдёт в хроническую форму и будет проявлять себя в форме приступов, которые могут возникать как несколько раз за год, так и каждый месяц.
Голеностопный сустав при этом поражается относительно редко, так как в основном патология затрагивает колено, локоть или тазобедренную область. Особенность её в том, что поражает она не только взрослых, но даже детей любого возраста и пола. Обычно это заболевание называют реактивным артритом.
Разновидности и причины
Разновидности будут полностью зависеть от причин, вызвавших заболевание. Например, если это реактивная артропатия, тогда основными виновниками следует считать сирингомиелию, лейкоз и заболевания эндокринной системы, например, сахарный диабет. Именно они оказывают негативное влияние на хрящевую ткань, отчего происходит её разрушение.
Дистрофическая форма развивается у пожилых людей, при этом также отмечается разрушение хрящевой ткани, однако основной причиной этого процесса следует считать возраст.
Третья разновидность – пирофосфатная артропатия, которая ещё называется хондрокальцинозом. При этом заболевании нарушается обмен кальция в организме человека, в результате чего его кристаллы также оседают и на хрящевой ткани. Пусковым механизмом здесь в основном служат травмы, инфекции, нехватка кальция в организме. Именно этот вид диагностируется чаще всего, причём в преобладающем большинстве диагноз ставится женщинам.
Есть и идиопатическая форма, которая появляется по неизвестным причинам. Есть псориатическая форма, которая развивается на фоне псориаза и является одной из самых тяжёлых. Однако вылечить такое состояние, как и сам псориаз, нельзя. Здесь помогает только симптоматическая терапия. И, наконец, наследственная, передающаяся из поколения в поколение и первые симптомы появляются ещё у маленьких детей.
Симптомы
Самый важный и основной симптом – суставной. Он развивается при всех разновидностях реактивного артрита. Именно боль приводит человека на приём к врачу.
В самом начале болезни болевые ощущения выражены незначительно. Они появляются, только когда ноги будут перенапряжены — чаще всего при длительной ходьбе или постоянном нахождении в одной позе. После короткого отдыха этот признак чаще всего исчезает, однако может появиться в ночное время. Со временем боль становится очень сильной и уже не проходит.
Второй, не менее важный признак – нарушение функции. Сначала это выражено незначительно и проявляется в виде небольшой утренней скованности в поражённом суставе, которая проходит через пару часов. Но скованность проявляется каждый день и однажды наступает такой момент, когда она не проходит. Если же заболевание и вовсе не лечить, сустав просто перестаёт двигаться, и пациент получает инвалидность. Здесь уже не помогут ни реабилитация, а зачастую и операция становится бессильной.
Со временем сустав сильно деформируется. Это происходит, потому что на хрящевую ткань, которая и так оказывается повреждённой, накладывается нагрузка, например, человек длительное время ходит пешком или стоит на ногах. Такое происходит постепенно и наступает только на последних стадиях заболевания.
И, наконец, явными воспалительными признаками являются отёк и покраснение кожи над суставом. При этих симптомах боль усиливается в несколько раз.
Лечение
Лечение должно начинаться сразу после установи диагноза. Это, в первую очередь, назначение антибиотиков, в основном это азитромицин, эритромицинофлоксацин и амоксициллин. Длительность терапии составляет 7 дней, и только по рекомендации врача она может быть увеличена.
Также лечение должно обязательно включать в себя противовоспалительную терапию, в частности — приём препаратов из группы НПВС. При необходимости назначаются иммуносупрессоры и иммуномодуляторы. Если заболевание протекает очень тяжело, назначается внутрисуставное введение глюкокортикоидов. На период лечения сустав полностью обездвиживается при помощи гипсовой повязки.
Когда суставные симптомы будут сняты, лечится основное заболевание, правда в большинстве случаев избавиться от него не получится, так как оно протекает в хронической форме и практически всегда будет иметь периоды обострения и ремиссии.
Артропатия коленного сустава
Все суставы в человеческом организме имеют довольно сложное строение. Для их нормальной работы необходимы питательные вещества, поступающие с кровью, множество гормонов и ферментов, а также правильное прохождение нервных импульсов от мозга. При нарушении какого-то одного элемента этой системы сустав воспаляется и болит, может деформироваться и перестать двигаться. Когда такое случается, то пациенту часто ставят диагноз «артропатия». Это вторичная суставная патология, которая развивается на фоне серьезных инфекционных болезней, заболеваний нервной или эндокринной системы.
Чаще всего бывает артропатия коленного сустава, хотя возникнуть такое воспаление может в любом месте. Характеризуется заболевание развитием трофических изменений в тканях, болями при нагрузке и деформацией сустава. Встречается артропатия в любом возрасте, так как ее причиной являются не дегенеративные изменения в тканях и не нагрузки, а системные или инфекционные заболевания.
Общая характеристика
Артропатия возникает резко, основные симптомы развиваются в течение нескольких дней или даже часов. Причем, они быстро прогрессируют и при отсутствии своевременного лечения приводят к полному нарушению функций сустава. Сначала пациент чувствует несильную боль в колене при стоянии, а особенно при ходьбе. Постепенно сустав опухает, кожа в этом месте краснеет и становится горячей на ощупь. При прикосновении тоже чувствуется боль. Иногда наблюдается деформация сустава, скованность в движении, а также отчетливо слышимый хруст. Часто патология развивается на фоне повышенной температуры и общей интоксикации организма.
Это заболевание характеризуется постепенным накоплением жидкости в полости сустава. Именно по этой причине он увеличивается в размерах. А деформация его может быть связана с тем, что артропатия вызывает разрушение суставного хряща.
В результате этого головки костей тоже начинают разрушаться, на краях сустава образуются остеофиты. В некоторых случаях к воспалению присоединяется гнойный процесс в полости сустава. Может наблюдаться общее ухудшение состояния, повышение температуры. Некоторые больные чувствуют страх при нахождении в вертикальном положении. Больное колено неустойчиво, поэтому есть опасения получить травму.
Кроме того, характерной особенностью артропатии коленного сустава является поражение его только с одной стороны, в отличие от ревматоидного или другого вида артрита. Патология стремительно прогрессирует, а также наблюдается связь появления воспаления с основным заболеванием.
Причины возникновения
Артропатия – это патология суставов, которая возникает вследствие других заболеваний. Но ученые до сих пор не могут выяснить точные причины этой болезни. Обнаружено, что у большинства больных в крови присутствует особый ген. Поэтому есть предположение, что некоторые генетические аномалии в иммунной системе могут стать основой развития болезни.
Но в основном обнаруживается связь развития артропатии с некоторыми серьезными заболеваниями.
- Среди нарушений работы эндокринной системы чаще всего поражение суставов вызывают недостаточность щитовидной железы и сахарный диабет.
- Серьезные патологии головного мозга тоже могут привести к развитию артропатии. Это энцефалит, гемиплегия, злокачественные опухоли.
- Поражение спинного мозга вследствие травм, сирингомиелии или острых воспалительных процессов тоже иногда вызывает артропатию коленного сустава.
- Часто патология развивается на фоне инфекционных заболеваний. Это хламидоз, сальмонеллез, энтерит, вирусный гепатит, некоторые паразитарные инфекции.
- Иногда артропатия является осложнением серьезных заболеваний внутренних органов, например, цирроза печени, болезни Крона, псориаза или язвенного колита.
Артропатия у детей
Встречается данная патология в любом возрасте. В отличие от других заболеваний суставов, которым подвержены в основном пожилые люди, часто развивается артропатия коленного сустава у детей. Но особенностью патологии у маленьких пациентов является то, что причиной ее в основном оказываются инфекционные или аутоиммунные заболевания:
- бруцеллез;
- краснуха;
- эпидемический паротит;
- инфекционный мононуклеоз;
- системные васкулиты;
- болезнь Лайма.
Кроме того, может развиться атропатия у ребенка при аллергической реакции на некоторые лекарственные препараты, при непереносимости злаков или при диатезе нервной этиологии. В остальном это заболевание протекает так же, как и у взрослых.
Диагностика
Артропатия обычно имеет ярко выраженные симптомы, по которым легко заподозрить именно эту патологию. Но для уточнения диагноза и дифференциации его с другими похожими заболеваниями обязательно назначаются диагностические процедуры.
Прежде всего, проводятся тесты на определение ревматоидного фактора, чтобы исключить ревматоидный артрит. Кроме того, делается рентген, который позволяет выявить процессы разрушения хрящей и головок костей, а также наличие остеопороза или остеофитов. Проводится МРТ сустава, выявляющая состояние околосуставных тканей. Необходимы анализы крови на СОЭ и на наличие особого гена, который может провоцировать артропатию. Делаются также анализы мочи и определяется наличие мочевой кислоты в крови.
Все эти исследования позволяют определить состояние иммунной системы организма, наличие инфекционного заболевания. Необходимо также оценить состояние нервной и сердечно-сосудистой систем пациента. Такая диагностика нужна для определения первопричины заболевания, ведь без ее устранения оно будет прогрессировать.
Особенности лечения
Лечение артропатии необходимо начинать с выяснения причины ее появления. Ведь простое снятие симптомов будет неэффективным без избавления от заболевания, их вызвавшего. Например, во многих случаях необходима антибактериальная терапия, например, «Доксициклином» или «Азитромицином». При наличии гнойного воспаления проводится атротомия сустава с очищением его от гноя и обработкой антисептиком. Но кроме специфических мер, направленных на лечение инфекционных или эндокринных болезней, применяются общие методы. Их задачей является остановить разрушение сустава, убрать воспалительный процесс и вернуть суставу подвижность.
Чаще всего лечение начинается с медикаментозной терапии. Это нужно, чтобы снять воспаление и болезненность при движении. На начальном этапе вводят в полость сустава «Лидокаин» или «Депомедрол». Для улучшения общего состояния больного назначаются инъекции глюкозы, изотонического раствора, фолиевой кислоты. Хорошо улучшает состояние сустава применение лекарства «Метотрексат». При болях назначают препараты группы НПВП: «Диклофенак», «Индометацин», «Нимесулид», «Ибупрофен». Кортикостероиды при артропатии применяются очень редко, так как болевые ощущения у пациентов обычно несильные, а в покое они вообще исчезают.
Кроме того, больному необходимо обеспечить покой пораженному колену. Иногда проводится даже его фиксация с помощью бандажа. А после артротомии или другого оперативного вмешательства обязательна иммобилизация колена гипсовой повязкой. Для улучшения общего состояния организма и укрепления иммунитета полезна витаминотерапия, которая помогает восполнить недостаток необходимых питательных веществ.
Обычно такое лечение приносит положительные результаты, если начато вовремя. Но так как артропатия быстро прогрессирует, оно может затянуться на полгода и даже больше. Для ускорения процесса выздоровления применяются дополнительные методы: физиотерапевтические процедуры, лечебная физкультура, укрепление иммунной системы пациента.
Эффективно при этом санаторно-курортное лечение или же применение физиопроцедур по месту жительства. Чаще всего при артропатии назначают радоновые или сульфидные ванны, иглоукалывание, электропроцедуры. Специальные упражнения лечебной гимнастики обычно рекомендуется делать в реабилитационном периоде, примерно через 4-6 месяцев от начала заболевания. Для восстановления подвижности колена эффективно чередование активных и пассивных движений. Причем гимнастику нужно выполнять регулярно.
Иногда для того, чтобы вернуть подвижность суставу, этих мер недостаточно. В этом случае врач может принять решение о хирургическом вмешательстве. Операции не делают детям и пожилым людям. Чаще всего хирургическое лечение заключается в том, что удаляют пораженные части сустава и заменяют их имплантами. Иногда требуется установка эндопротеза.
Лечение артропатии длительное, необходимо проявить терпение и выполнять все рекомендации врача. Но даже в этом случае иногда скованность в суставе остается после перенесенного заболевания на всю жизнь. Но если не начать лечение вовремя, происходит утолщение капсулы сустава и полная потеря его функций.
Добавить комментарий
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Source: dieta.lechenie-sustavy.ru
Читайте также
Артропатия – это… Что такое Артропатия?
АРТРОПАТИЯ — (от греч. arthron сустав и pathos страдание), трофическое изменение сустава. А. наблюдаются при заболеваниях головного и спинного мозга и периферических нервов, но могут быть и эндокринного происхождения (в последнем случае чаще всего при… … Большая медицинская энциклопедия
артропатия — Болезнь суставов [http://www.dunwoodypress.com/148/PDF/Biotech Eng Rus.pdf] Тематики биотехнологии EN arthropathy … Справочник технического переводчика
артропатия — (arthropathia; артро + греч. pathos страдание, болезнь) общее название поражений суставов дистрофической природы, обусловленных нарушениями иннервации, обмена веществ, эндокринными расстройствами или опухолевым процессом … Большой медицинский словарь
АРТРОПАТИЯ — (Arthropathia; от греч. árthron сустав и páthos страдание, болезнь), хроническая болезнь суставов недостаточно выясненной этиологии, протекающая в форме деформирующего артроза, а также острых и хронических водянок. Возникает при… … Ветеринарный энциклопедический словарь
Артропатия — Поражение сустава неуточненного происхождения … Энциклопедический словарь по психологии и педагогике
АРТРОПАТИЯ НЕВРОГЕННАЯ — мед. Неврогенная артропатия дистрофическое поражение суставов, обусловленное нарушением их вазомоторной иннервации, сопровождающееся потерей болевой или проприоцептив ной чувствительности. Костные изменения проявляются остеопорозом, остеолизом,… … Справочник по болезням
артропатия нейрогенная — (a. neurogena; син. Шарко сустав) А., обусловленная нарушениями вазомоторной иннервации суставов при поражении центральной нервной системы, напр. при сирингомиелии, миелитах, сдавлении спинного мозга, нарушении мозгового кровообращения … Большой медицинский словарь
артропатия сальварсанная — (a. salvarsanica; син. фиброзит послесальварсанный) А., развивающаяся вследствие побочного действия противосифилитического средства сальварсана, проявляющаяся тугоподвижностью суставов и их болезненностью при движениях … Большой медицинский словарь
Артропатия нейрогенная — См. Сустав Шарко … Энциклопедический словарь по психологии и педагогике
Артри́ты — (arthritis, единственное число; греч. arthron сустав + itis) разнообразные по происхождению воспалительные заболевания суставов, при которых поражаются синовиальная оболочка, суставной хрящ, капсула сустава и другие его элементы. Одна из часто… … Медицинская энциклопедия
Что такое артропатия? (с иллюстрациями)
Артропатия – это общий термин, который используется для обозначения заболеваний суставов. Существует ряд различных форм с множеством причин, требующих разных подходов к лечению. Эти состояния могут быть довольно болезненными и обычно требуют лечения, чтобы предотвратить дальнейшую дегенерацию сустава. Сохранение активности и сбалансированное питание может помочь снизить риск заболеваний суставов и других болезней.
 Артрит – это форма артропатии, заболевания суставов.
Артрит – это форма артропатии, заболевания суставов.Симптомы артропатии различаются в зависимости от первопричины.Во многих случаях пациенты ощущают боль в суставах, которая также может ощущаться несколько скованной. Однако в случае невропатической артропатии эти симптомы меняются, и пациенты теряют чувствительность вокруг сустава из-за повреждения нервов. Люди с определенными заболеваниями и старше определенного возраста подвержены повышенному риску заболеваний суставов, и их лечащие врачи обычно следят за состоянием их суставов именно по этой причине, регулярно проверяя наличие признаков проблем.
 Кристаллическая артропатия связана с подагрой.
Кристаллическая артропатия связана с подагрой.Другой распространенной формой является кристаллическая артропатия, при которой кристаллы образуются в суставе. Эта форма связана с подагрой – болезненным состоянием, при котором кристаллы мочевой кислоты накапливаются в определенных суставах пациента.Пациенты с диабетом также подвержены риску сопутствующих заболеваний суставов, как и пациенты с заболеванием раздраженного кишечника.
 Фасеточная артропатия возникает из-за дегенерации фасеточных суставов спины, что приводит к болям в спине.
Фасеточная артропатия возникает из-за дегенерации фасеточных суставов спины, что приводит к болям в спине.Помимо того, что артропатия вызвана постоянной медицинской проблемой, она также может быть результатом инфекции или воспаления сустава или скрытой инфекции где-то в организме.Это называется реактивной артропатией и, как и все инфекции, требует лечения, чтобы предотвратить распространение. Это состояние может быть вызвано сбоями в работе иммунной системы, поскольку она реагирует на инфекцию в других частях тела, а проблемы с суставами без известной причины могут быть сигналом инфекции, требующей внимания.
 Людям с фасеточной артропатией может быть трудно сгибаться назад в талии.
Людям с фасеточной артропатией может быть трудно сгибаться назад в талии.Фасеточная артропатия приводит к болям в спине и возникает из-за дегенерации и воспаления фасеточных суставов спины. Это состояние может быть крайне неудобным, часто требуя периода отдыха и использования нескольких лекарств, чтобы попытаться уменьшить воспаление и связанную с ним боль.В крайних случаях это состояние может потребовать хирургического лечения.
 Хиропрактика может помочь в лечении фасеточной артропатии.
.
Хиропрактика может помочь в лечении фасеточной артропатии.
.Фасеточная артропатия: симптомы, причины и лечение
Что такое фасеточная артропатия?
Фасеточные суставы вашего тела – это суставы в задней части позвоночника, которые уравновешивают диски внутри позвонков. Они важны для ограничения движений позвоночника, чтобы позвонки оставались в правильном положении.
Со временем старение вызывает износ фасетных соединений. Со временем может развиться артрит этих суставов, как и любого другого сустава. Это называется фасеточной артропатией.
Люди с фасеточной артропатией часто испытывают боль в пояснице, которая усиливается при скручивании, стоянии или наклонах назад. Эта боль обычно сосредоточена в одной конкретной части позвоночника. Это также может быть похоже на тупую боль с одной или обеих сторон поясницы.
В отличие от боли при смещении межпозвоночного диска или ишиаса, боль при фасеточной артропатии обычно не распространяется на ягодицы или ноги. Однако сустав может увеличиваться в размерах, как и любой другой сустав, страдающий артритом, и давить на нервные корешки, что может вызвать боль, распространяющуюся вниз по нижней конечности.
Боль при фасеточной артропатии обычно облегчается при наклоне вперед. Давление или нагрузка на фасеточные суставы уменьшается, когда вы наклоняетесь вперед и принимаете положение сгибания позвоночника.
Старение часто является косвенной причиной фасеточной артропатии. Другие состояния, которые влияют на фасеточные суставы и приводят к фасеточной артропатии, включают:
- остеоартрит – дегенерация суставного хряща и подлежащей кости, часто возникающая в среднем возрасте
- фасеточная дегенерация – износ фасеточного сустава, вызванный старением
- фасет травма сустава – травма фасеточных суставов, вызванная ударом, например автомобильной аварией или падением
- синовиальная киста – заполненный жидкостью мешок, который развивается в позвоночнике, как правило, в результате старения
Запишитесь на прием к врачу если вы испытываете постоянную боль в пояснице.Ваш врач определит причину вашей боли, предварительно проведя физический осмотр. Они также зададут вам вопросы о вашей боли и истории болезни.
Ваш врач может также назначить один или несколько из следующих тестов, чтобы выяснить, есть ли у вас фасеточная артропатия:
- Компьютерная томография или МРТ: эти визуализирующие тесты могут показать признаки дегенерации фасеточных суставов даже в легких и умеренных случаях. .
- Сканирование костей: этот тест, который выявляет плотность костей, может показать, где в позвоночнике есть активные очаги воспаления.
- Противовоспалительная инъекция стероидов. Если инъекция стероида и анестетика в фасеточные суставы снимает боль в спине, скорее всего, у вас фасеточная артропатия.
- Обычный рентгеновский снимок: он поможет вашему врачу оценить состояние вашего позвоночника.
Фасеточная артропатия может вызвать костные шпоры, которые представляют собой крошечные костные выступы или выросты. Костные шпоры могут уменьшить пространство, доступное для нервных корешков, что может привести к состоянию, называемому стенозом позвоночного канала.
Стеноз позвоночного канала может вызвать боль, онемение и слабость в ягодицах и ногах. Это часто связано с другими состояниями, которые могут способствовать развитию симптомов фасеточной артропатии, например, с артритом.
Артрит в других частях позвоночника или дегенеративное заболевание диска, которое возникает естественным образом с возрастом, приводит к тому, что диски между позвонками теряют гибкость, эластичность и способность поглощать удары при ходьбе и других действиях. Все это может вызвать сильную боль в спине и других частях тела.
Есть несколько способов лечения боли при фасеточной артропатии. Лечение включает:
- противовоспалительные препараты
- избегание движений, вызывающих боль (таких как повторяющиеся скручивания, подъем или разгибание поясницы)
- операции на спине при компрессии нервных корешков, часто спондилодез (удаление фасеточные суставы между частями позвоночника, которые срослись вместе)
- эпидуральные инъекции стероидов
- абляция фасеточного сустава (разрушение фасеточных нервов электрическим током)
- физиотерапия
Со временем дегенерация позвоночника только усугубляется. ваши симптомы, вероятно, никогда не исчезнут.Однако соблюдение плана лечения, назначенного врачом, может значительно уменьшить симптомы фасеточной артропатии, и вы сможете вести здоровый и активный образ жизни. Поговорите со своим врачом о том, какие варианты лечения могут лучше всего подойти вам.
.Симптомы, причины и факторы риска
Как и в любом суставе, в фасеточных суставах может развиться артрит. Этот тип артрита называется фасеточной артропатией. Его также можно назвать остеоартрозом фасеточных суставов (FJOA).
Фасеточные суставы, которые расположены вдоль задней части позвоночника, удерживают вместе особые кости, называемые позвонками, и обеспечивают широкий диапазон движений в позвоночнике.
Поделиться на Pinterest Артропатию фасеточного сустава также называют остеоартрозом фасеточных суставов.Фасеточная артропатия возникает, когда фасеточные суставы дегенерируют или изнашиваются.В частности, защитная подушка между фасеточными суставами, состоящими из хряща и жидкости, может истончиться или повреждаться в результате износа.
В результате кости в суставах могут тереться или не двигаться должным образом, что вызывает боль, отек и скованность.
И хотя лекарства нет, лечение боли и скованности может значительно улучшить качество жизни.
Фасеточная артропатия считается частой причиной боли в спине или шее у пожилых людей.
Фасеточная артропатия возникает, когда хрящ между фасеточными суставами ломается или повреждается. Это может быть вызвано:
- Остеоартроз . Это дегенеративное заболевание является результатом разрушения хрящевой ткани суставов. Хотя это чаще всего встречается в бедрах и коленях, оно может поражать любые суставы, включая фасеточные суставы.
- Несчастные случаи или травмы . Автомобильная авария, спортивная травма или падение могут повредить один или несколько фасеточных суставов, что приведет к фасеточной артропатии.
- Износ фацетных соединений . Поднятие тяжестей, неправильная осанка и проблемы с диском – вот некоторые из факторов, которые могут вызвать износ хряща.
Боль – наиболее частый симптом фасеточной артропатии. Люди с фасеточной артропатией могут испытывать:
- боль в спине или шее, которая усиливается при наклоне или наклоне назад
- боль в спине, которая усиливается при повороте тела или поднятии предметов
- скованность или невозможность двигать частью спины или шея
Может быть трудно определить, вызвана ли боль в спине фасеточной артропатией или чем-то еще.
Другие проблемы, такие как травмы мышц спины, растяжения связок или проблемы с диском, могут вызывать аналогичные симптомы, а боль может сильно варьироваться от человека к человеку.
Не существует единственной очевидной причины фасеточной артропатии. Факторы риска могут существовать, но они различаются в зависимости от того, какая область спины поражена.
Фасеточная артропатия шеи
Верхняя часть позвоночника содержит шейные позвонки и известна как шейная часть позвоночника. Фасеточная артропатия, поражающая эту область, не имеет очевидных факторов риска.
Фактически, в одном обзоре говорится, что исследования не показывают связи между артропатией шейных отделов шейки матки и полом, возрастом, массой тела или физической активностью.
Тем не менее, исследования не изучали, могут ли физические нагрузки, такие как поднятие тяжестей, вытягивание или ношение, вызвать артропатию шейных отделов шейки матки.
Пояснично-фасеточная артропатия
Поясничная область позвоночника расположена в пояснице, в том месте, где он изгибается. Эта область предназначена для поддержки большей части веса тела.Позвонки в этой области больше и шире других позвонков позвоночника.
Фасеточная артропатия, поражающая поясничную область, может иметь несколько факторов риска, хотя для их подтверждения необходимы дополнительные исследования.
Возможные факторы риска включают:
- Возраст . Артропатия поясничных фасеток чаще встречается у пожилых людей.
- Пол . У женщин чаще, чем у мужчин, развивается артропатия пояснично-фасеточных отделов.
- Этническая принадлежность . У афроамериканцев реже развивается артропатия поясничных фасеток.
- Масса тела . Риск пояснично-фасеточной артропатии примерно в три раза выше у людей с ИМТ 25–30 и в пять раз выше у людей с ИМТ 30–35.
Наследственность
Некоторые люди могут быть предрасположены к развитию фасеточной артропатии из-за своей генетики или наличия этого заболевания в семейном анамнезе. Наследственность может сыграть роль в поломке или дегенерации дисков в спине, что может привести к фасеточной артропатии.
Наряду с фасеточной артропатией могут возникать и другие формы остеоартрита.Эти другие типы остеоартрита, которые могут поражать бедро и колено, связаны с генетикой. Не исключено, что фасеточная артропатия также несет в себе этот фактор риска.
Врач может поставить диагноз фасеточной артропатии с помощью визуализационных тестов. Эти тесты исследуют кости и суставы позвоночника для выявления повреждений фасеточных суставов.
Для диагностики фасеточной артропатии медицинский работник может использовать одно или несколько из следующего:
- Рентген
- сканирование костей
- компьютерная томография (КТ)
- магнитно-резонансная томография (МРТ)
Результаты Из этих тестов можно выявить, какие фасеточные суставы повреждены, если таковые имеются, а также степень повреждения.
Лечение фасеточной артропатии направлено на облегчение боли и скованности и помогает человеку оставаться максимально активным.
Лечение может включать:
- Нестероидные противовоспалительные препараты (НПВП) , такие как ибупрофен, аспирин и напроксен. Эти лекарства помогают облегчить боль и уменьшить воспаление. Люди должны принимать эти лекарства под наблюдением врача.
- Физиотерапия , которая может помочь человеку восстановить силы и подвижность позвоночника с помощью специальных упражнений.
- Радиочастотная абляция . В этой процедуре используются радиочастотные волны для закрытия нерва в пораженном фасеточном суставе. Это мешает нерву посылать сигналы боли в мозг.
- Уколы анестетика . Это когда врач с помощью иглы вводит болеутоляющее или анестетик прямо в позвоночник.
- Хирургия позвоночника . Процедура, известная как слияние позвоночника, может использоваться для слияния пораженных костей позвоночника в одну кость.Это может облегчить боль, остановив движение поврежденных фасеточных суставов.
Хотя не всегда можно предотвратить фасеточную артропатию, есть шаги, которые можно предпринять, чтобы снизить риск ее развития. К ним относятся:
- Поддержание здоровой массы тела . Избыточный вес увеличивает риск остеоартрита и фасеточной артропатии.
- Регулярные тренировки . Ходьба, плавание и другие виды деятельности с низкой нагрузкой облегчают работу суставов и помогают им двигаться плавно.
- Как избежать травм . Несчастные случаи случаются, но некоторых травм можно избежать, соблюдая соответствующие меры предосторожности. При занятиях спортом человек должен носить защитное снаряжение, использовать надлежащие методы подъема и избегать подъема слишком тяжелых предметов.
- Поддержание осанки . Человек должен следить за тем, чтобы спина была прямой, когда он сидит, стоит и идет.
- Бросить курить или не курить . Курение вредит тканям и костям организма.
- Правильное питание . Сбалансированная диета, состоящая из фруктов, овощей, цельного зерна и нежирного белка, содержит питательные вещества, в которых нуждаются кости и суставы.
- Примерка добавок . Некоторым людям могут быть полезны добавки кальция или витамина D для поддержания здоровья костей. Люди должны всегда обсуждать добавки с врачом перед их приемом.
К сожалению, при повреждении фасеточные суставы не заживают. Однако это не означает, что нет шансов на облегчение.
Существует множество вариантов лечения, помогающих справиться с болью при фасеточной артропатии, включая лекарства и физиотерапию.
Работа с медицинским работником и соблюдение индивидуального плана лечения может увеличить шансы на более здоровый и активный образ жизни.
.Что такое фасеточная артропатия? (с иллюстрациями)
Фасеточная артропатия – это заболевание фасеточных суставов позвоночника. Хотя артропатия может относиться к ряду состояний, вызывающих заболевание сустава, включая артрит, артропатия, специфичная для фасеточных суставов, обычно вызывается дегенерацией и артритом. Фасеточная артропатия, характеризующаяся локализованной болью в пораженном позвоночном сегменте, может также вызывать скованность суставов и затруднения при выполнении определенных движений, таких как вращение или скручивание позвоночника, разгибание позвоночника или изгиб назад в пояснице.Это состояние также может сопровождаться развитием костных шпор, небольших выростов суставных поверхностей костей в месте сустава.
 Людям, страдающим фасеточной артропатией, может быть трудно сгибаться назад в талии.
Людям, страдающим фасеточной артропатией, может быть трудно сгибаться назад в талии.Между каждым позвонком в позвоночнике находится сустав, известный как фасеточный, зигапофизарный или Z-образный сустав. В отличие от суставов, образованных между сложенными друг в друга телами позвонков, в которых находятся межпозвоночные диски, фасеточные суставы образованы перекрывающимися суставными отростками, парные костные структуры выступают в виде зубцов из задней части каждого позвонка.Тип синовиального или подвижного сустава, известного как артродиальный сустав, фасеточный сустав имеет две смежные плоские костные поверхности, которые незначительно скользят друг мимо друга во время таких движений, как сгибание туловища, наклон вперед и вращение позвоночника. Эти костные поверхности находятся там, где верхний суставной отросток одного позвонка скользит по нижнему суставному отростку позвонка над ним, в результате чего два соседних позвонка сцепляются.
 Лечение хиропрактики может помочь в лечении фасеточной артропатии.
Лечение хиропрактики может помочь в лечении фасеточной артропатии.Фасеточная артропатия возникает, когда суставные структуры, которые включают связки, окружающие сустав, заключенную в мембрану синовиальную капсулу, смазывающую синовиальную жидкость и амортизирующий суставной хрящ внутри, начинают дегенерировать.Это может быть вызвано возрастом, таким заболеванием, как остеоартрит, перенесенной травмой, или таким состоянием, как ожирение, которое проявляется на суставе. Часто суставная щель сжимается, и хрящ начинает изнашиваться. Если фасеточная артропатия прогрессирует до точки, когда увеличивается трение о прилегающие костные поверхности, могут развиться костные шпоры в ответ на увеличение площади указанных костных поверхностей.
 Иллюстрация здорового позвоночника и позвоночника с остеоартрозом позвоночника, который может вызвать фасеточную артропатию.
Иллюстрация здорового позвоночника и позвоночника с остеоартрозом позвоночника, который может вызвать фасеточную артропатию.Это состояние характеризуется болью, характерной для пораженного сустава. Это означает, что боль не излучается, как боль от многих других заболеваний позвоночника. Обычно поражаются поясничные позвонки в нижней части спины, поскольку эти суставы несут наибольшую нагрузку по сравнению с грудными и шейными позвонками.Кроме того, поскольку фасеточная артропатия имеет тенденцию к дегенерации, со временем может ухудшиться. Симптомы можно лечить с помощью упражнений, растяжки, приема противовоспалительных препаратов и хиропрактики.
 Физическая терапия может быть назначена людям, подвижность которых ограничена фасеточной артропатией.
Физическая терапия может быть назначена людям, подвижность которых ограничена фасеточной артропатией. Фасеточная артропатия может сопровождаться развитием костных шпор в позвоночнике.
.
Фасеточная артропатия может сопровождаться развитием костных шпор в позвоночнике.
.



































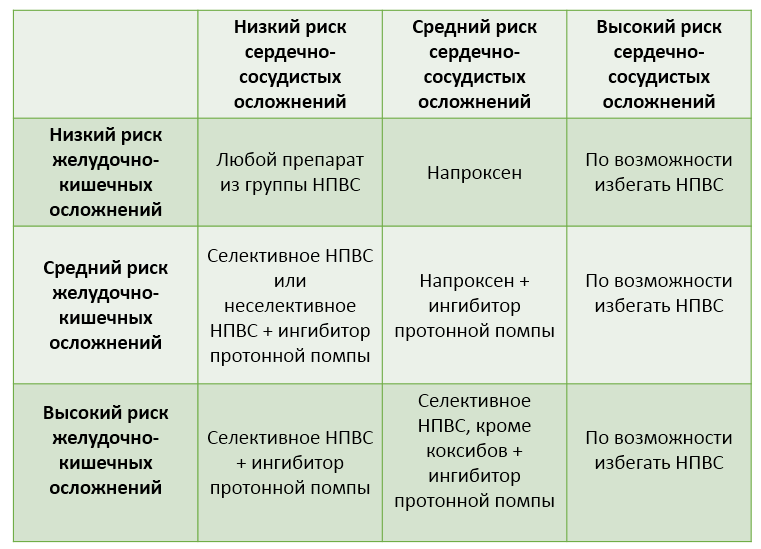



























 Воспаление, в большинстве случаев, сопровождается болью, отеками, покраснением тканей, судорогами, лихорадкой. Непосредственное участие в прогрессировании этих процессов принимают простагландины. Выработка простагландина зависит от ферментов циклооксигеназы, на которые и воздействуют НВПС. Циклооксигеназа (ЦОГ) имеет две активные изоформы, имеющие свои специфические функции:
Воспаление, в большинстве случаев, сопровождается болью, отеками, покраснением тканей, судорогами, лихорадкой. Непосредственное участие в прогрессировании этих процессов принимают простагландины. Выработка простагландина зависит от ферментов циклооксигеназы, на которые и воздействуют НВПС. Циклооксигеназа (ЦОГ) имеет две активные изоформы, имеющие свои специфические функции:
 Лидером среди нестероидных противовоспалительных лекарственных средств можно назвать Мовалис, который имеет продленный период действия и разрешен к длительному применению.
Лидером среди нестероидных противовоспалительных лекарственных средств можно назвать Мовалис, который имеет продленный период действия и разрешен к длительному применению. По обезболивающей силе действия превосходит многие аналоги, эффект достигается через 20 минут. Эти свойства применяются для снятия приступообразных болей. Снимает воспаления, оказывает антиоксидантное воздействие, положительно влияя на коллагеновые волокна, хрящевые ткани.
По обезболивающей силе действия превосходит многие аналоги, эффект достигается через 20 минут. Эти свойства применяются для снятия приступообразных болей. Снимает воспаления, оказывает антиоксидантное воздействие, положительно влияя на коллагеновые волокна, хрящевые ткани. Относится к группе оксикамов, имеет продленный период выведения из организма. Действие лекарства продолжается до 12 часов, и по своей силе снимать боль имеет сравнение с морфином. Не вызывает привыкания, не оказывает влияния на нервную систему. Определение частоты приема базируется на пролонгированном действии средства.
Относится к группе оксикамов, имеет продленный период выведения из организма. Действие лекарства продолжается до 12 часов, и по своей силе снимать боль имеет сравнение с морфином. Не вызывает привыкания, не оказывает влияния на нервную систему. Определение частоты приема базируется на пролонгированном действии средства.


 Лечение солевыми повязками поможет при головной боли
Лечение солевыми повязками поможет при головной боли

 Отожмите повязку, чтобы с нее не текло
Отожмите повязку, чтобы с нее не текло



 Солевой раствор используют не только для компресса, но и для полоскания горла
Солевой раствор используют не только для компресса, но и для полоскания горла


 Нужно учитывать, что в случае воспалительного процесса нужно обязательно проконсультироваться с терапевтом. Если он допускает такое лечение, то в сутки следует делать не менее 7 солевых повязок. Курс лечения составит 3 недели. Первые 7 дней повязки нужно накладывать ежедневно, а последующие две недели – через ночь.
Нужно учитывать, что в случае воспалительного процесса нужно обязательно проконсультироваться с терапевтом. Если он допускает такое лечение, то в сутки следует делать не менее 7 солевых повязок. Курс лечения составит 3 недели. Первые 7 дней повязки нужно накладывать ежедневно, а последующие две недели – через ночь.



















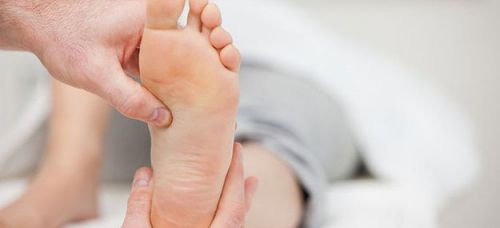

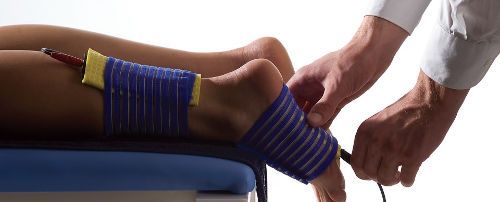













 Наиболее часто встречающими является заболевание – Тендинит . Вследствие этого недуга происходит воспаление мышц и сухожилий на ногах. Очень частым местом возникновения тендинита является подколенное сухожилие.
Наиболее часто встречающими является заболевание – Тендинит . Вследствие этого недуга происходит воспаление мышц и сухожилий на ногах. Очень частым местом возникновения тендинита является подколенное сухожилие. При занятиях спортом очень часто возникает такая неприятная проблема, как травма . В нашем случае, это микронадрыв коллагеновых волокон. Так как ткань, из которой состоит сухожилие, очень плотная, то основным очагом возникновения травмы являются места, где они прикрепляются к мышцам. Наиболее частыми участками появления патологии являются коленный сустав и ахиллово сухожилие .
При занятиях спортом очень часто возникает такая неприятная проблема, как травма . В нашем случае, это микронадрыв коллагеновых волокон. Так как ткань, из которой состоит сухожилие, очень плотная, то основным очагом возникновения травмы являются места, где они прикрепляются к мышцам. Наиболее частыми участками появления патологии являются коленный сустав и ахиллово сухожилие .




















 В косметических салонах парафинотерапия – очень востребованная процедура. Однако, провести ее дома можно с тем же самым эффектом и при этом – гораздо дешевле. Французская компания Gezatone специально для вас выпускает наборы для парафинотерапии, которые удобно использовать, чтобы проводить такие процедуры, как уход за руками и ногами, а также за кожей лица. Для парафинотерапии понадобится ванна-нагреватель, парафин, защитные пакеты, и термоварежки. А еще для усиления эффекта существует специальная эмульсия с коллагеном и эластином для нанесения на кожу перед процедурой.
В косметических салонах парафинотерапия – очень востребованная процедура. Однако, провести ее дома можно с тем же самым эффектом и при этом – гораздо дешевле. Французская компания Gezatone специально для вас выпускает наборы для парафинотерапии, которые удобно использовать, чтобы проводить такие процедуры, как уход за руками и ногами, а также за кожей лица. Для парафинотерапии понадобится ванна-нагреватель, парафин, защитные пакеты, и термоварежки. А еще для усиления эффекта существует специальная эмульсия с коллагеном и эластином для нанесения на кожу перед процедурой.





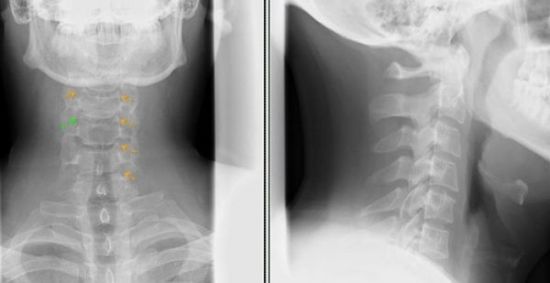









 Корешковый синдром при остеохондрозе – следствие длительного дегенеративно-дистрофического процесса, охватившего межпозвоночные диски. Для многих только эта запущенная и болезненная стадии патологии является поводом для обращения к врачу и начала лечения. Хотя шансов остановить остеохондроз больше на начальном этапе его развития, однако и при защемлении корешков шансы есть, и руки опускать не стоит.
Корешковый синдром при остеохондрозе – следствие длительного дегенеративно-дистрофического процесса, охватившего межпозвоночные диски. Для многих только эта запущенная и болезненная стадии патологии является поводом для обращения к врачу и начала лечения. Хотя шансов остановить остеохондроз больше на начальном этапе его развития, однако и при защемлении корешков шансы есть, и руки опускать не стоит.
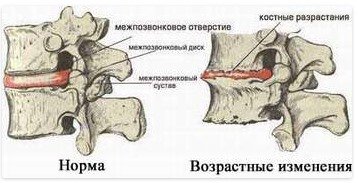
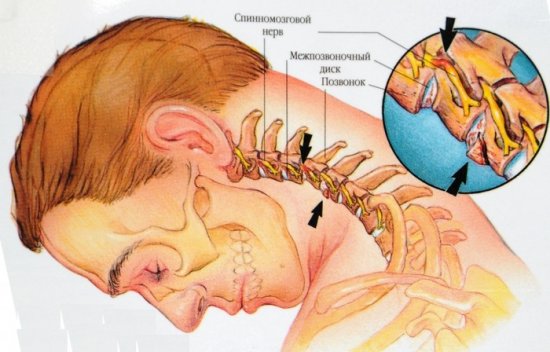
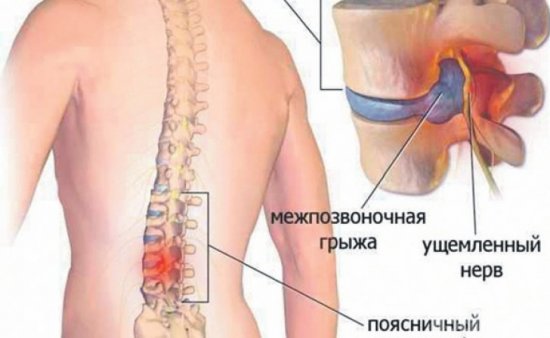
 Симптомы, которые вы испытываете, зависят от причины боли в плече.Боль может быть внезапной, хронической, временной, жгучей, иррадиацией из одной области в другую и появлением в разных частях плеча. Боль в лопатке также может вызывать онемение или покалывание, а боль может усиливаться, когда вы лежите на плече или дышите.
Симптомы, которые вы испытываете, зависят от причины боли в плече.Боль может быть внезапной, хронической, временной, жгучей, иррадиацией из одной области в другую и появлением в разных частях плеча. Боль в лопатке также может вызывать онемение или покалывание, а боль может усиливаться, когда вы лежите на плече или дышите. 




 Нет точных противопоказаний, можно ли делать процедуры электролечения женщинам во время месячных. Физиотерапевты советуют подходить к данному вопросу индивидуально. Если период кровотечения длителен или выделения обильные, то лучше исключить электротерапию, иначе кровотечение и болевые ощущения могут усилиться. Можно прервать лечение на пару дней, пока интенсивность кровопотери не снизится, но не больше чем на 3 дня, иначе лечебный эффект предыдущих процедур нивелируется. Тогда спустя 3–4 недели придется начать курс заново.
Нет точных противопоказаний, можно ли делать процедуры электролечения женщинам во время месячных. Физиотерапевты советуют подходить к данному вопросу индивидуально. Если период кровотечения длителен или выделения обильные, то лучше исключить электротерапию, иначе кровотечение и болевые ощущения могут усилиться. Можно прервать лечение на пару дней, пока интенсивность кровопотери не снизится, но не больше чем на 3 дня, иначе лечебный эффект предыдущих процедур нивелируется. Тогда спустя 3–4 недели придется начать курс заново.






 Загрузка…
Загрузка…








 Недостаток суставной смазки может привести к быстрому разрушению сустава.
Недостаток суставной смазки может привести к быстрому разрушению сустава. Препарат вводят непосредственно в поврежденный сустав.
Препарат вводят непосредственно в поврежденный сустав. Средство противопоказано при наличии кожных воспалительных процессов.
Средство противопоказано при наличии кожных воспалительных процессов. Употреблять алкогольные напитки в период лечения категорически запрещено.
Употреблять алкогольные напитки в период лечения категорически запрещено. Синвиск представляет собой содержащую гилан стерильную вязкоэластичную жидкость. Гилан является производной гиалуронана (гиалуроната натрия), в состав которого входят повторяющиеся дисахаридные звенья глюкуроната натрия и N-ацетилгликозамина. Другими словами, данный препарат – биологический аналог гиалуронана, компонента синовиальной жидкости, обуславливающего ее вязкоэластичные свойства.
Синвиск представляет собой содержащую гилан стерильную вязкоэластичную жидкость. Гилан является производной гиалуронана (гиалуроната натрия), в состав которого входят повторяющиеся дисахаридные звенья глюкуроната натрия и N-ацетилгликозамина. Другими словами, данный препарат – биологический аналог гиалуронана, компонента синовиальной жидкости, обуславливающего ее вязкоэластичные свойства. Вводить лекарство должен только опытный специалист и только на основании рекомендации лечащего врача пациента! Лучше осуществлять данную процедуру в медицинском учреждении. Нельзя вводить средство экстраартикулярно, а также в синовиальную ткань или суставную капсулу, иначе могут возникнуть местные побочные реакции. Синвиск предназначен исключительно для внутрисуставного использования.
Вводить лекарство должен только опытный специалист и только на основании рекомендации лечащего врача пациента! Лучше осуществлять данную процедуру в медицинском учреждении. Нельзя вводить средство экстраартикулярно, а также в синовиальную ткань или суставную капсулу, иначе могут возникнуть местные побочные реакции. Синвиск предназначен исключительно для внутрисуставного использования.










 Что такое желатин? Желатин (1) представляет собой прозрачное вещество без запаха, полученное в результате объединения различных частей животного, включая соединительную ткань и кости.
Что такое желатин? Желатин (1) представляет собой прозрачное вещество без запаха, полученное в результате объединения различных частей животного, включая соединительную ткань и кости.










 Желатин является основным ингредиентом … желе! Часто рекомендуется есть больше желе, если у вас есть какие-либо травмы суставов
Желатин является основным ингредиентом … желе! Часто рекомендуется есть больше желе, если у вас есть какие-либо травмы суставов