Как в домашних условиях убрать солевые отложения на шее: Как убрать отложение солей на шее: рецепты
Как убрать шишку на шее – отложение солей в домашних условиях: фото, видео
Опубликовано: 20.09.2019
Шишка на шее сзади, которую часто называют отложением солей, мешает жить нормальной жизнью. Как убрать ее в домашних условиях, чтобы чувствовать себя здоровой и красивой? Причины появления холки могут быть разные. А, следовательно, и способы устранения шишки зависят от правильной диагностики.
Причины появления шишки на шее
Многие считают, что утолщение в районе 7-го шейного позвонка, является отложением солей. Это неправильно. Отложение солей и следующий за этим остеохондроз только один из частных случаев нарастания горба. Чаще это образование состоит из разросшейся жировой ткани из-за изменения гормонального фона и лишнего веса.

Место расположения холки может быть различно.
- Если она расположена высоко, у самого основания шеи, то это эндокринная проблема из-за изменения гормонального фона у женщин старшего возраста, а иногда и более молодых, даже 35-ти летних. Уменьшение выработки эстрогена и увеличение процентного соотношения тестостерона обусловливает накопление жира по мужскому типу, на шее, верхней части спины и плечах.
- Если шишка как бы стекает вниз по позвоночнику, это говорит о развитии остеопороза. Уменьшение плотности костной ткани компенсируется разрастанием жировой. Остеопороз развивается, обычно, у женщин после 50-55 лет, когда наступает климакс, поэтому он и получил название «вдовий горб». Он может вызывать ложные боли в сердце из-за давления на нервные окончания и сосуды, питающие сердечную мышцу.

- Если вам сложно поворачивать или наклонять голову в сторону, то у вас действительно может быть отложение солей в позвоночнике в шейном отделе. И это возникает из-за неправильного питания и малой физической активности.
- Также холка образуется при искривлении позвоночника в шейном отделе, называемого лордозом.

Шишка на шее, выросшая по любой причине, мешает полноценному поступлению крови к голове, так как пережимает кровеносные сосуды. Это чревато головокружениями, быстрой утомляемостью, шумом в ушах из-за кислородного голодания тканей. При давлении разросшихся тканей на нервные стволы могут возникать головные боли, которые сложно убираются таблетками.
Поэтому, если у вас пока нет таких симптомов, а горб есть, с ним лучше начинать бороться, чтобы не допустить подобных явлений.

Интересно: Выводим лишнюю жидкость из организма и худеем
Диагноз – прежде всего
Почему это важно? Потому что при разных диагнозах различные подходы к проблеме. Например, такое любимое народное средство, как самомассаж скалкой, при остеопорозе и остеохондрозе опасен. Так как, оказывая грубое физическое давление на и так уже деформированные кости, вы нанесете себе непоправимый вред.
Поэтому надо обратиться к врачу, чтобы выяснить, почему у вас выросла шишка на шее. Это необходимо для того, чтобы можно было эффективно, с пользой для здоровья, ее убрать.
Эффективные методы, которые не навредят, а помогут
Для ликвидации шишки стоит подойти к проблеме комплексно. Так как такое образование часто зависит от наличия лишнего веса и отсутствия физической активности, надо пересмотреть свое питание и образ жизни. Здоровье и красота того стоят.
Питание и потребление воды
Соли, которые откладываются в суставах, появляются не от излишка посола пищи. Они образуются при избыточном наличии белка в рационе. Такая еда перегружает почки, которые не успевают выводить отходы из тела, и они оседают нерастворимыми солями в суставах, в том числе и шеи.
Если вы уже имеете подобную проблему, вы должны ввести в рацион овощи, фрукты, каши, бобовые, то есть сложные углеводы, которые дают сытость и энергию, и при этом не перегружают организм шлаками. Мясо можно есть не более 2-х раз в неделю. Количество его в день рассчитайте по формуле 1 г на 1 кг вашего веса.

А также обратите внимание на количество воды, которое вы пьете за день. Не чай или газированные напитки, а именно чистой воды требуется здоровому организму 1,5-2 л в день, чтобы эффективно промывать ваш организм и вывести накопленные шлаки.

Интересно: Заменяем сахар при похудении правильно
Физические нагрузки
Второе условие успешной борьбы с отложениями солей и жира в холке, конечно же, физическая активность. Убрать отложения солей на шее помогут упражнения для правильной осанки, которые можно выполнять в домашних условиях. Правильная осанка в вашем случае самое первое и главное условие восстановления нормальной циркуляции крови и лимфы в шейном отделе. Они промоют все ткани, что поможет им обновиться. Упражнения для усиления мышц спины вам в помощь, плюс растяжка мышц и позвонков шеи.

Начинайте свою зарядку всегда с наклонов головы. Вперед-назад, вправо-влево.

Затем ложитесь на живот, вытяните руки вперед. Выполняйте подъем плеч с прямыми руками, затем прямых ног. Далее, по мере укрепления спины, поднимаете руки и ноги одновременно, удерживая их до 6-8 секунд. Дыхание свободное через нос, без задержек.

Вставьте в комплекс упражнение «Планка». Выполняйте ее, опираясь на носки вытянутых ног и предплечья. Стойте от 30 до 60 секунд. Для большей вытяжки шеи, во время упражнения коснитесь лбом пола, или пытайтесь это сделать. Растяжку шеи ощутите сразу.

Добавив физические упражнения в свою жизнь, вы похудеете, выправите осанку, и шишка на шее значительно уменьшится или рассосется. Зарядка улучшит состояние при любой причине возникновения вдовьего горба.
Массаж
Про известный в народе массаж скалкой мы вспоминали выше. Есть ли рациональное зерно в его применении? Самомассаж рекомендуется при отсутствии остеопороза и остеохондроза. При отложении солей такой массаж вам не поможет. В этом случае показан массаж шеи и плечевого пояса у специалиста, для улучшения циркуляции крови.
Самомассаж можно делать при холке из жировой ткани, вызванной гормональным дисбалансом. Но лучше скалку обмотать полотенцем, чтобы себя не травмировать. Или применять роликовый массажер с двумя ручками по краям. Он бывает деревянный или пластиковый. Оба эффективны, если применять их ежедневно по пять минут.

Подушка-валик
Если причина шишки на шее из-за лордоза, для вас имеет значение правильное положение позвоночника во время сна. И здесь вам поможет использование вместо подушки валика, наполненного гречневой шелухой. На нем прогиб позвоночника будет правильным.
Это даст возможность крови свободно циркулировать по сосудам. Вы прекрасно выспитесь. Встанете без боли в шее. А со временем ваш горб уменьшиться.

Проанализируйте свое состояние и выбирайте способ, как убрать шишку на шее в домашних условиях. А отложение это солей или другая причина, разобраться лучше с врачом. При эндокринных сбоях могут дополнительно назначить гормональную терапию, при остеопорозе – укрепление костной ткани приемом препаратов кальция и витамина Д. Но правильное питание, питье воды в нужном количестве и физкультура станут надежной профилактикой для здоровой шеи.
Интересно: Комплекс упражнений при диастазе прямых мышц живота
Напишите в комментариях: Как вы считаете, можно ли самостоятельно убрать шишку на шее?
как убрать, в домашних условиях
Спондилоартроз
Отложение солей на шее вызывает дегенеративные процессы в хрящевой и костной ткани. По этой причине человек испытывает болезненность в пораженной области, которая способна только усиливаться с течением времени. Кроме того, при усугублении воспаления может нарушиться кровоснабжение головного мозга.
Для лечения обычно врачи назначают медикаментозные препараты. Как правило, это различные обезболивающие. Для увеличения их эффективности необходимо проходить физиотерапевтические процедуры, сеансы массажа и выполнять специальные упражнения на растяжение мышц плечевого пояса и шеи. Не стоит забывать о народных методах, которые включают растирания, компрессы и прием внутрь отваров и настоев для снятия болевого синдрома.
1
СимптомыОтложение солей на шее сопровождается характерными яркими клиническими признаками, существенно влияет на образ жизни. Из-за близкого расположения позвонков изменение высоты межпозвоночных дисков сильно сказывается на состоянии человека даже в том случае, если патологический процесс только начал развиваться. Сдавливание нервных корешков вызывает дискомфорт, что говорит о необходимости проведения соответствующей терапии.
При солевой шишке в шейном отделе человек испытывает:
- 1. Болезненность в шейной области. Она передается в район затылка, плеч, вызывает неприятные ощущения в верхних конечностях. Как правило, патологии кровообращения и спазмы мышц наблюдаются в затылочной части головы.
- 2. Онемение в руках, спровоцированное деструкцией нервных корешков.
- 3. Нарушения нервной системы.
- 4. Хруст и болевой синдром при поворотах головы, причем это действие может быть ограничено. Если солевые отложения повлияли на состояние межпозвоночных дисков, то подобные симптомы будут беспокоить до начала адекватного лечения.
- 5. Головокружение, общую слабость и расстройство координации. При влиянии солевых отложений на положение костной ткани провоцируется сдавливание позвоночной артерии. Это приводит к резкому ухудшению кровоснабжения головного мозга, из-за чего подавляется его функциональность.
- 6. Онемение языка, нарушение зрения и тугоухость. Появление этих клинических признаков характерно для значительного ухудшения кровоснабжения.


Симптомы и методы лечения растяжения ноги
2
Консервативное лечениеЧтобы убрать солевой горб на шее, можно воспользоваться комплексом лечебных мероприятий. Для устранения болевого синдрома врачи могут назначить медикаменты. Кроме того, для уменьшения воспалительного процесса прописывают нестероидные противовоспалительные и иные препараты.
Восстановить нормальное кровообращение и воздействовать на солевые отложения можно при помощи физиотерапевтических процедур. Полезными являются массаж и гимнастика, которые способствуют восстановлению структуры позвоночника и мягких тканей.


Симптомы и методы лечения радикулита в домашних условиях
2.1
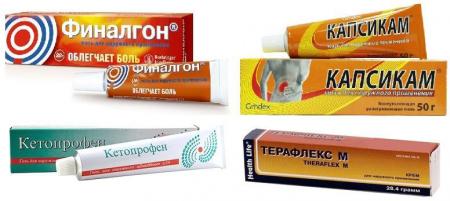
ПрепаратыДля снятия воспаления и разложения солевых образований можно использовать:
- 1. Нестероидные противовоспалительные препараты. Они способствуют снятию отечности и уменьшению болевого синдрома. Эта группа препаратов применяется, если патологический процесс не был спровоцирован воздействием микроорганизмов. Выделяют такие лекарственные средства, как Найз, Нимесулид, Кетанов. При их неэффективности больному назначают уколы в область спины.
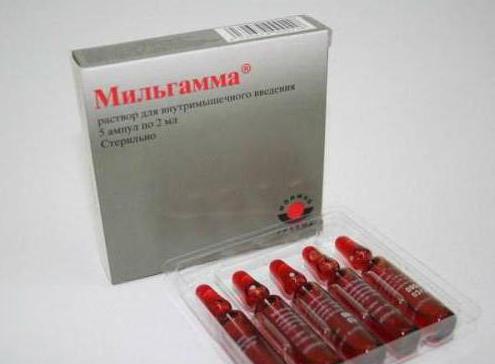
- 2. Витамины группы В. Они необходимы для нормализации обмена вещества в тканях позвоночника. Восполнить их баланс в организме путем соблюдения определенной диеты, но будет намного быстрее, если применить аптечные средства: Нейробион, Юнигамма, Комбилипен.
- 3. Препараты для улучшения кровообращения (Эуфиллин, Трентал, Пентоксифиллин). Они позволяют восстановить процесс питания нервных окончаний. Назначаются врачами лишь в запушенных случаях.
- 4. Хондропротекторы (Алфлутоп, Терафлекс, Жабий камень). Эти препараты назначаются при повреждении солевыми отложениями хрящевой ткани. Они способствуют восстановлению межпозвоночных дисков.
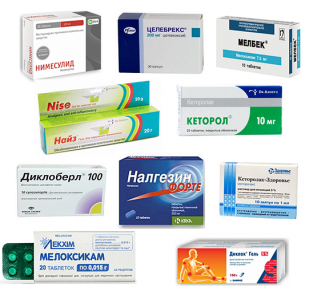

Не все вышеописанные группы препаратов назначаются при отложениях солей. Многие из них необходимы при серьезном усугублении заболевания. Обычно пациенты жалуются на сильный болевой синдром. Для устранения неприятного ощущения могут быть применены:
- 1. Анальгетики (Парацетамол, Диклофенак, Ибупрофен). Они воздействуют на центральную нервную систему. Кроме устранения болей, способствуют снятию напряженности и неприятных ощущений в мышцах.
- 2. Миорелаксанты (НПВП, Финалгон, перцовый пластырь). Назначаются, если в результате солевых образований происходят мышечные спазмы.
- 3. Противосудорожные (Актинервал, Габапентин, Карбамазепин). Применяются при сдавливании нервных окончаний.
- 4. Новокаиновые блокады (проводниковые, паравертебральные, эпидуральные блокады). Назначаются, если неприятная симптоматика не может быть снята другими препаратами.
- 5. Седативные и антидепрессанты (Донормил, Гидазепам, Эглонил). Эти препараты показаны, если на фоне длительного болевого синдрома развился стресс и депрессивное состояние. Они стабилизируют психическое состояние больного.
Препараты должны быть назначены врачом, поскольку неконтролируемый прием медикаментозных средств могут вызвать различные побочные эффекты. Кроме того, на некоторые средства могут налагаться противопоказания.


Что делать при болезненном защемлении в шее?
2.2
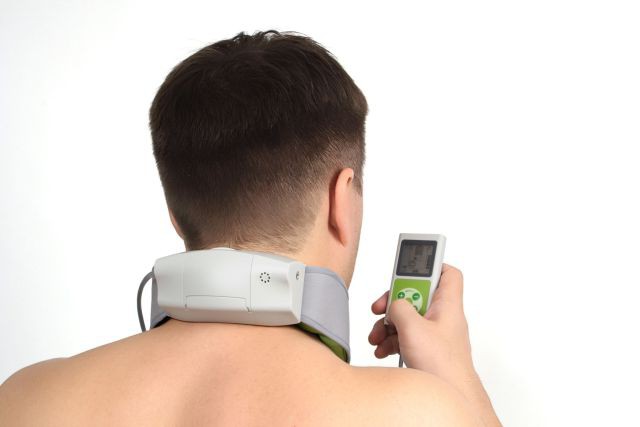
ФизиотерапияЭффективность медикаментозного лечения заметно повыситься, если больной будет одновременно проходить физиотерапевтические процедуры. Чтобы избавиться от солевых отложений и снять болезненность, придется пройти длительный курс.
Наиболее действенны:
- 1. Электрофорез. С помощью ионов электрического тока можно разрушить солевые скопления путем направления активных веществ непосредственно в очаг воспаления. Для проведения этой процедуры обычно стандартные компоненты смешивают с Новокаином. При экстренной необходимости обезболивания и нормализации кровообращения используют Эуфиллин.
- 2. Ультразвук. Воздействие на солевые отложения ультразвуковым излучением позволяет уменьшить болезненность, нормализовать обменные процессы и снять отечность тканей.
- 3. Магнитотерапия. Используется при выраженных отеках тканей и болевом синдроме.
- 4. Лазеротерапия. Нормализует кровообращение и уменьшает воспаление путем воздействия на солевые образование лазерным лучом.
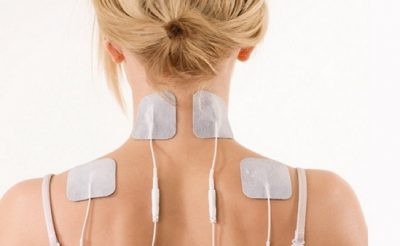

2.3
Лечебная физкультураДля устранения шейного остеохондроза можно практиковать лечебную физкультуру. Эта методика используется в периоды острого и хронического течения болезни. Регулярное выполнение специальных упражнений будет способствовать нормализации обменных процессов, улучшению кровообращения.
Рекомендуют следующие упражнения:
- 1. Лечь на горизонтальную поверхность, поднять руки и держать их над головой. Потянуть колени к груди. Повторять 5 раз.
- 2. Сесть на полу, выпрямив ноги вперед. Правую стопу переместить под левое колено, повернуть голову влево. Выполнить упражнение в противоположную сторону, поменяв ногу.
- 3. Обратно лечь на спину, положив левую стопу на бедро правой ноги и пытаясь максимально потянуть ее к себе. Упражнение выполняется и для другой ноги.
- 4. Выпрямить ноги, поставив их на слегка возвышенное положение. Для этого можно использовать подставку для ног или специальное устройство для занятия фитнесом. Необходимо потягиваться к коленям, словно сворачиваясь в клубок.
- 5. Встать на колени, взять валик и поместить его в районе живота. Нужно наклоняться к полу, держа руки за спиной, и затем выпрямляться.
После выполнения этих упражнений на растяжку мышц стоит принять расслабляющее положение. Для этого нужно поднять согнутые в коленях ноги и поставить их на подставку, одновременно оперившись на нее туловищем. Этот комплекс следует практиковать ежедневно, поскольку он способствует восстановлению мышечной и хрящевой ткани.
2.4
МассажДля устранения солевых отложений рекомендуют сеансы массажа. Существуют различные методики. Некоторые из них следует практиковать только опытному специалисту.
В домашних условиях можно выполнять классический массаж шейной области. Для этого больной принимает удобное положение на животе, причем его мышцы должны быть полностью расслаблены, потому его нужно будет наклонить голову слегка вперед.
Процедуру выполняют следующим образом:
- 1. Массаж начинают с поглаживающих манипуляций. Движения должны быть направлены к плечевой зоне, причем нужно прилагать минимум усилий, чтобы не спровоцировать травму связочного аппарата.
- 2. В ыполняется разминка кончиками пальцев. С каждой из сторон делают несильные сдавливания, продвигаясь вдоль позвоночника, но не касаясь его самого.
- 3. После того как спина разогрета, выполняют круговые движения. Первым делом задействуют мышцы шеи, а после – боковых областей.
- 4. Последующий этап – растирание подушечками пальцев. С каждой стороны выполняют не более 6 подходов.
- 5. Сеанс оканчивают поглаживающими действиями, плавно переходя к затылочной части шеи. В этой области выполняют круговые растирающие движения растопыренными пальцами.
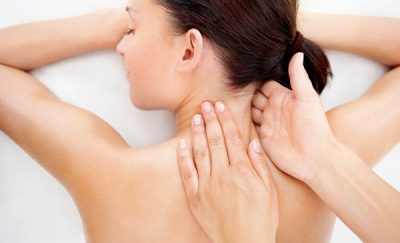

Весь массаж должен длиться около 20-25 минут. Если во время манипуляций массажиста пациента ощущает сильный дискомфорт, ему следует об этом сообщить. Противопоказания для массажа:
- сильный болевой синдром и усугубление течения заболевания;
- неприятные ощущения, не исчезающие длительное время;
- наличие ран и других нарушений целостности кожного покрова.
При выполнении массажа для увеличения противовоспалительного эффекта рекомендуют применять мед. В нем содержится большое количество минеральных веществ, которые смогут проникнуть в область отложения солей при обычном растирании. Массаж в этом случае нужно делать без лишних усилий, не дольше 10 минут.
3
Народная медицинаДля снятия болевого синдрома и воспалительного процесса можно использовать методы народной медицины. Примечательность самолечения народными средствами в том, что для достижения результата необходимо проводить длительные курсы.
Применяют различные методы. В первую очередь, рекомендуют растирку целебными растворами и смесями. На зоны с подобной пробле
лечение отложения солей в домашних условиях
Содержание статьи:
Вдовий горб на шее – это отложение солей. Боли и дискомфорта оно не вызывает, иногда появляется слабый хруст при повороте головы. Данное явление не совсем безобидно – впоследствии может начать прогрессировать остеохондроз. Чтобы убрать солевые отложения на шее в домашних условиях, нужно осознать возможные последствия и принять решение о противодействии патологическому процессу.
Клиническая картина
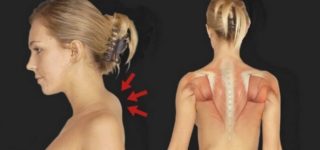
Отложение солей происходит при малоподвижном образе жизни и постоянном наклоне головы
Соли начинают откладываться при малоподвижном образе жизни. Особенно это касается людей, которые большую часть времени проводят с опущенной головой или за компьютером – бухгалтера, офисные работники, фрилансеры.
На начальной стадии симптоматику способен заметить только очень внимательный человек. Это незначительное головокружение, хруст и трение в шейном отделе при движении головой, мелькание мушек перед глазами при резком вставании или смене положения тела.
Если не изменить образ жизни, далее присоединяется боль в плечах и шее. В районе 7-го шейного позвонка начинает расти небольшой горбик. Люди, работающие за компьютером, замечают, что пальцы стали менее подвижны, кисть быстро устает. Это уже признаки остеохондроза.
Через шейный отдел проходит важная артерия – позвоночная. При нарушении кровотока в ней у человека может развиться ишемический инсульт из-за отмирания нервной ткани в головном мозге по причине гипоксии. Первый признак – частые транзиторные ишемические атаки, которые предупреждают человека о неблагополучии.
Причины и последствия отложения солей на шее
 Ранее считалось, что употребление соленой пищи вызывает отложение солей на позвонках. Изучив проблему, ученые пришли к выводу, что основной причиной является избыток белка, поступающего в организм с продуктами животного происхождения. Он просто не справляется с таким количеством, обмен веществ нарушается. Продукты метаболизма белка выводятся через почки – иногда мочевыделительная система недостаточно хорошо выполняет свои функции, поэтому соли остаются в организме и почки не страдают.
Ранее считалось, что употребление соленой пищи вызывает отложение солей на позвонках. Изучив проблему, ученые пришли к выводу, что основной причиной является избыток белка, поступающего в организм с продуктами животного происхождения. Он просто не справляется с таким количеством, обмен веществ нарушается. Продукты метаболизма белка выводятся через почки – иногда мочевыделительная система недостаточно хорошо выполняет свои функции, поэтому соли остаются в организме и почки не страдают.
Если бы вся накопленная соль вышла через почечные клубочки, человек не выжил бы, так как орган подвергся очень серьезной нагрузке.
Отложение солей чаще всего происходит в местах малоподвижных. Если человек много сидит и не уделяет времени физкультуре, его шея является идеальным местом для «хранения» отходов.
Нарушение обмена веществ – другая причина отложения солей. Вдовий горбик может начать расти при диабете или поражении щитовидной железы. Люди, страдающие этими заболеваниями, обычно мало двигаются, очень быстро устают, имеют лишний вес и другие сопутствующие патологии. Им гораздо труднее избавиться от отложения солей – в домашних условиях придется выделять время для занятий ЛФК и лечить основное заболевание, которое вызвало процесс образования и отложения солей.
Самое серьезное последствие отложения солей – остеохондроз и его осложнения – протрузия, грыжа, ущемление нервных корешков и сильные боли в шейном отделе. Остеохондроз меняет физиологическое строение позвоночника, а вместе с этим – расположение крупных сосудов в области шеи. Головные боли – побочное явление остеохондроза.
Вдовий горб может начать расти у молодых женщин, имеющих лишний вес. Это эстетически непривлекательное зрелище, которое ведет к сутулости, искривлению позвоночника.
Гипертония практически всегда говорит о больных почках. Организм вынужден повышать артериальное давление, чтобы кровь могла пройти и очиститься через почечные клубочки. Если у человека изначально есть склонность к заболеваниям мочевыделительной системы, ему лучше не нагружать себя животной пищей, а перейти на более легкие растительные продукты.
Как убрать соли в шейном отделе

Рекомендуется есть больше растительной пищи
Начинать лечение отложения солей на шее в домашних условиях нужно с изменения рациона и физических нагрузок, пока еще не начались боли. Если присутствует дискомфорт, необходимо пройти диагностику и выяснить степень поражения позвоночника. Врач назначит физиотерапевтические процедуры.
Диета
Самое главное – снизить количество белка животного происхождения в пище. Делать это нужно постепенно. В первые дни может начаться выделение соли из суставов и позвоночника, боль в почках будет ощутима. Помогает обильное питье чистой воды – она хорошо растворяет соли и мягко выводит их.
Овощи на пару без жира, салаты из свежей зелени, фруктов, растительные супы и бульоны – на такой диете необходимо держаться человеку не менее одного года.
Массаж
Массаж помогает разбить соли в шее в домашних условиях. Можно использовать роликовый массажер или напольный коврик – аппликатор Кузнецова. Утром и вечером выделять 20 минут для массажных процедур. Более интенсивную нагрузку на шейный отдел может дать массажист в больнице или салоне. Важно, чтобы он знал особенности строения шеи и находил индивидуальный подход к пациентам.
Народные методы
 Существуют народные рецепты, которые помогают убрать вдовий горб:
Существуют народные рецепты, которые помогают убрать вдовий горб:
- Касторовое масло с настойкой прополиса – на 1 стакан 20 капель. Растирать один раз в день перед занятиями физкультурой.
- 1 яйцо, по трети стакана уксуса и скипидара плюс 3 ложки оливкового масла.
- Смешать по 50 г троксевазиновой ии гепариновой мази. Втирать дважды в день – утром и вечером.
- Смешать четверть стакана меда и столько же спирта.
Рекомендуется приобрести ортопедическую подушку и спать на жестком матрасе.
Гимнастика
Гимнастику для шейного отдела нужно выполнять ежедневно несколько раз в день. Если работа вынуждает подолгу сидеть, каждый час необходимо делать перерыв и проводить разминку и самомассаж шеи. За основу можно взять любую авторскую методику или йогу. Упражнения выполняются медленно, вначале с небольшой амплитудой, затем ее постепенно увеличивают.
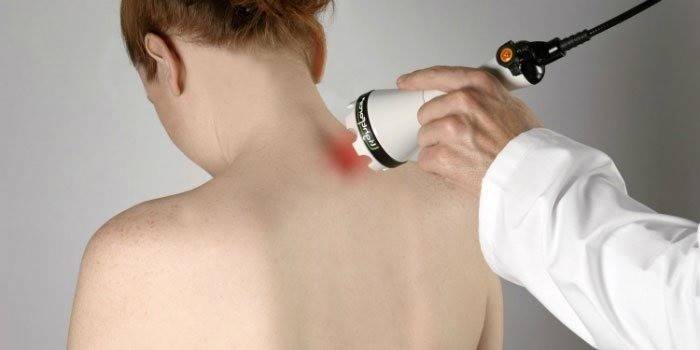
Физиотерапия
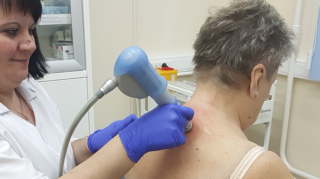
Из физиопроцедур эффективна ударно-волновая терапия
Для устранения вдовьего горба применяется ударно-волновая терапия. Методика усиливает жировой обмен и лимфодренаж, не повреждая клеточных мембран, не причиняя боли. Оборудование имеет насадку, через которую передается ударная волна в ткани. Акустические волны создают вибрации, которые способствуют активизации кровотока, движения лимфы, выработки коллагена в коже.
УВ-оборудование – новое слово в лечении опорно-двигательного аппарата. Стоит оно дорого, поэтому не каждое государственное учреждение может позволить себе купить такой аппарат. Его необходимо искать в частных клиниках. Там же можно провести хирургическую пластику вдовьего горба, основанную на удалении лишнего жира с шейного отдела.
Медикаментозные средства
Медикаментозное лечение применяется для устранения болей, связанных с остеохондрозом, но увлекаться таблетками вместо ЛФК, диеты и других рабочих методик не стоит. Обезболивающие препараты не так безвредны. Нужно учитывать, что боль – это сигнал организма об имеющемся неблагополучии, поэтому игнорировать и устранять ее нельзя.
На начальной стадии лечения применяются нестероидные противовоспалительные средства, миорелаксанты, витаминные добавки группы В, хондропротекторы.
Рецепт от отложения солей на шее. Интересные способы, как убрать отложение солей в шейном отделе
Испытывает почти каждый человек в определенном возрасте.
Заболевания, которые связаны с позвонками и суставами позвоночника, могут иметь длительное течение, так как дегенеративные процессы протекают под влиянием определенных факторов в течение нескольких лет.
Человек на начальном этапе формирования патологии даже не догадывается о ней, пока не начнут проявляться симптомы заболевания.
Отложения солей в позвоночнике также протекают бессимптомно довольно долго.
Серьезность заболевания обостряется тяжелой симптоматикой.
Кроме того, последствия минерально-кальциевых отложений могут быть довольно серьезными.
Что такое отложение солей в позвоночнике
Из-за нарушения обмена минеральный веществ в организма происходят солевые отложения в суставах . В результате возникают наслоения остеофитовых образований . В позвоночнике такие образования возникают в позвонках, края которых разрастаются и приводят к затруднению подвижности.
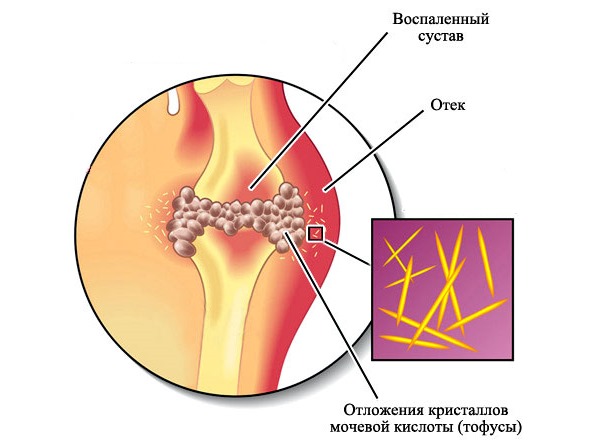
Причиной появления остеофитов является выпадение кислот и щелочей в осадок в результате окислительно-восстановительных реакций, которые протекают в организме. Сбой в процессе таких реакций приводит к взаимодействию недоокисленных веществ с кислотами, в результате чего образуются осадочные элементы.
Отложения солей попадают не только в почки, желчный пузырь, но большая их часть оседает в суставах.
Отложения солей в позвоночнике может протекать в любом его отделе, но наиболее часто возникает в грудном отделе. Это связано с наименьшей подвижностью данного отдела позвоночника.
Факторы риска, причины
Одной из основных причин, которые приводят к возникновению остеофитов в позвонках, является нарушение обмена веществ , которое формируется в результате следующих факторов:
- ожирения, избыточной массы тела;
- чрезмерного потребления соли с недостаточным потреблением воды, в результате чего химический состав крови меняется;
- неправильной осанки;
- малоактивного образа жизни, что приводит к ослаблению мышечного каркаса позвоночника;
Довольно часто отложение солей возникает у спортсменов , которые профессионально занимаются каким-либо видом спорта. Это может быть связано с интенсивными нагрузками, в результате которых позвонки не успевают восстанавливаться.
Нагрузки на позвоночник, которые являются систематическими, травмируют хрящевую ткань позвонков и способствуют развитию патологических процессов в их структуре.
Видео: “Что значит отложение солей в позвоночнике?”
Последствия
Соли в позвоночнике могут привести к необратимым процессам в костной ткани позвонков: остеофиты, которые разрастаются по краю позвонка могут существенно затруднить подвижность данного отдела позвоночника .
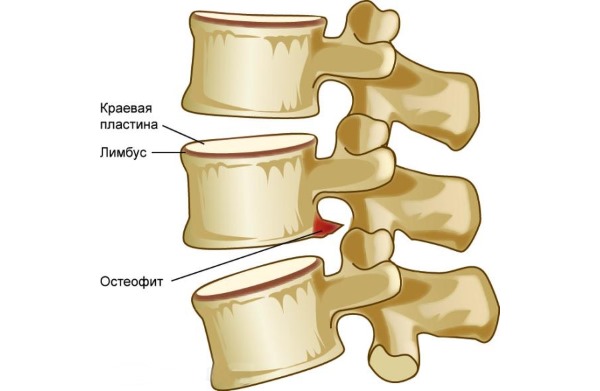
Кроме того, серьезные последствия могут иметь защемления нервных окончаний , которые приводят к существенному нарушению кровообращения. Такие защемления могут приводить к разного рода невралгическим симптомам, а также приводить к нарушению мозгового кровоснабжения, к микроинсультам.
Самым опасным последствием защемления нервных волокон является частичный или полный паралич.
Нарушение сосудистого кровоснабжения также может приводить к скачкам артериального давления, постоянной головной боли, нарушению координации движений, головокружению, ухудшению зрения. Больные с отложением солей могут ощущать постоянную усталость, шум в ушах, боль в позвоночнике .
Симптомы и методы диагностики
Сложность диагностики отложения солей в позвоночнике на начальном этапе является довольно сложным процессом, так как ощутимая симптоматика возникает уже на стадии развития заболевания.
В зависимости от того, в каком отделе позвоночного столба наблюдается отложение солей, симптомы данного явления могут протекать следующим образом :
- в шейном отделе – головная боль, шум в голове, ушах, скачки артериального давления;
- в грудном отделе – боль в груди, онемение конечностей, ограниченность в движении;
- в поясничном отделе – боль в области крестца , переходящая в мышцы ягодиц, в ноги, ограничение подвижности из-за болевых ощущений.
Общий дискомфорт в спине возникает по мере развития заболевания. Ощущение скованности, невозможность свободно двигаться, ощущение боли при наклонах, повороте торса, хруст в суставах свидетельствуют о развитии патологического процесса.
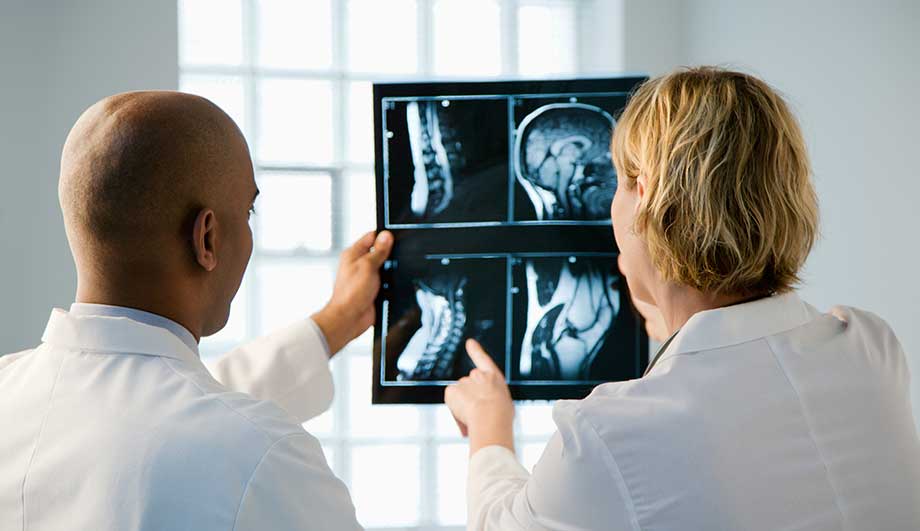
Методы диагностики
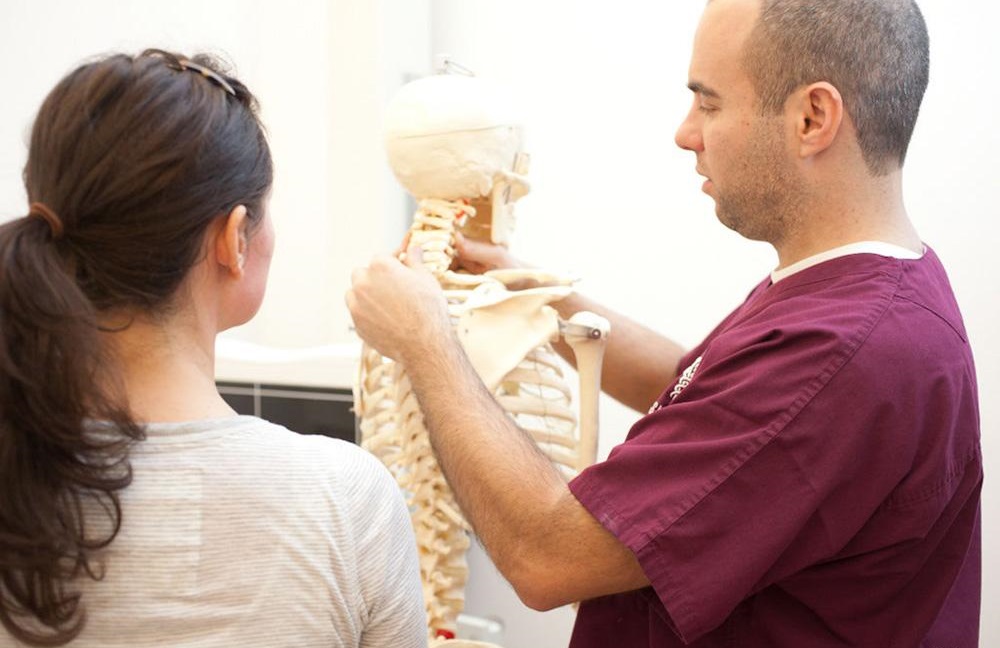
Практически все заболевания, связанные с аномальным развитием позвоночника, дисфункцией позвонков, имеют одинаковые симптомы, поэтому диагностировать отложение солей необходимо несколькими методами :

После изучения результатов исследования врач диагностирует заболевание.
Важно! Как такового диагноза «отложение солей» не существует, однако, в результате отложения кальциевых минеральных элементов формируется определенное заболевание с характерными для него признаками. На основании формирования патологического развития позвоночных дисков, разрастания остеофитов определяется характер патологии.
Лечение
Отложение солей в позвоночнике не может заключаться в применении одного какого-либо метода лечения . Терапия в данном случае должна состоять из комплекса эффективных мер.
Лечение препаратами
А знаете ли вы, что…
Следующий факт
Лекарственные средства, которые врач назначает при отложении солей, направлены на восстановление нормальной структуры позвонков, на улучшение эластичности мягких тканей.
Кроме того, назначают препараты, которые устраняют болевые синдромы, эффективно снимают воспалительные процессы. К ним относят нестероидные противовоспалительные препараты .
Лекарственные средства должны иметь в своем составе коллаген, хондроитин, глюкозамин. Важно для восстановления питания тканей применять витаминно-минеральные комплексы.
Хирургическое лечение
Удаление солей хирургическим путем необходимо проводить, когда другие методы терапии не способны дать положительный эффект . Это касается опухолевых образований , которые возникли в результате деструктивных процессов в позвонках, то, как правило, такие образования следует уда
Убираем отложения солей на шее
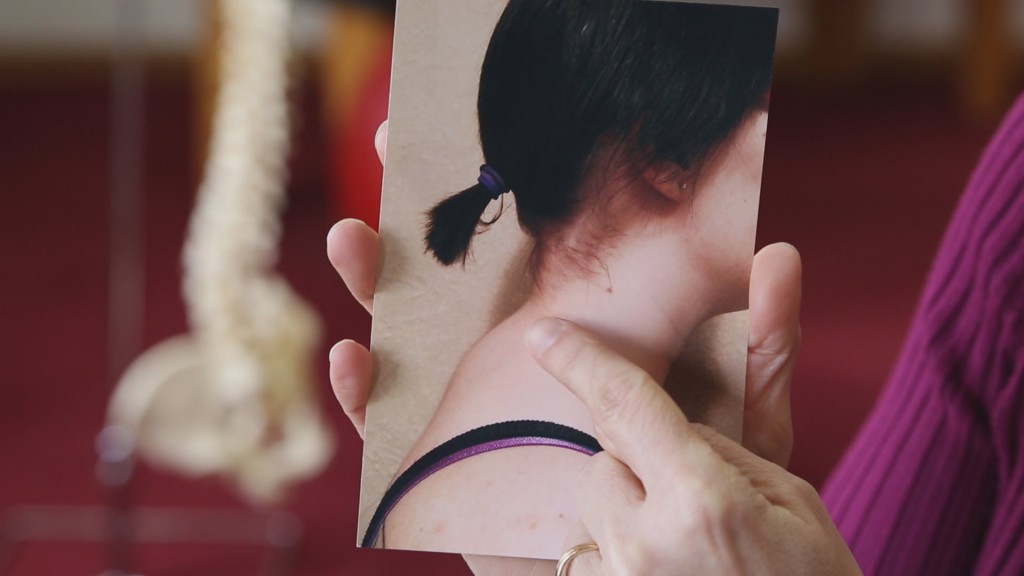
В шее проходят нервы, сосуды, ткани. Если заметили, что растёт задняя часть шеи, образуя горбик, – это остеохондроз. Откладывается соль.
Причины и симптомы
Причины появления солевых отложений в области шеи:
- плохое питание, нарушение обмена веществ;
- наследственный фактор, генетика;
- малоподвижный образ жизни, сидячая работа за компьютером, бумагами.
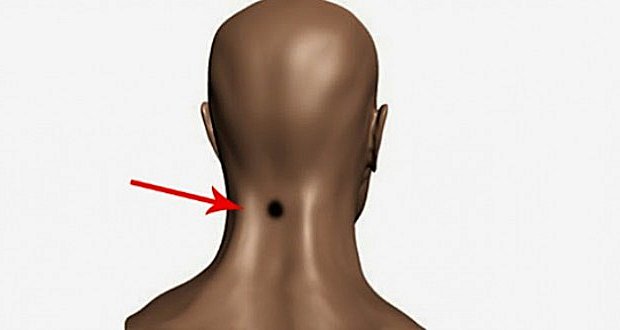
Многие считают, что причина в излишней любви к поваренной соли, но виновата белковая пища. Провоцирует проблему патология позвоночника. Постоянное сидение за столом, занимаясь рабочими вопросами, приведёт к отложению солей; объясняется ослабеванием мышц шеи при переутомлении.
Часто симптомы заболевания сложно заметить на начальном этапе. Обратите внимание на хруст шеи при поворотах головы. Серьёзные, яркие признаки – головокружение, шум, звон в ушах, неустойчивость в ногах при передвижении. При симптомах срочно обратитесь за консультацией к врачу, чтобы вовремя выявить, избавиться от болезни.
Если не обращаться в медицинское учреждение с признаками солевых отложений, рискуете получить грыжу, протрузию, воспаление, отёк нервных корешков, сильнейший болевой синдром. Если вовремя начать лечение, можно быстро позабыть о проблемах со здоровьем. В противном случае рискуете столкнуться с лишением подвижности шейного отдела, позвонки легко срастутся!
Лечение шейного остеохондроза
Лечение состоит из моментов:
- Диета. Рекомендуется исключить, ограничить из пищи жирное мясо, рыбу, потроха, острые блюда, слоёное тесто, пряности, соусы, маринады. Налегать на свежую растительную пищу – овощи, фрукты, тыквенный сок. Во время, сразу после еды не стоит пить воду, соки.
- Медикаменты. Стоит доверить врачу. Исходя из состояния, доктор назначит подходящий курс терапии. Зависит от стадии развития заболевания. На начальной стадии возможна лишь физиотерапия. К средней стадии добавляются обезболивающие, уколы, гимнастика, иногда трансплантация межпозвонковых дисков. На серьёзной, последней стадии поможет лишь хирургическое вмешательство.

- Упражнения. Полезные занятия стоит выполнять дома, посещать специализированные курсы в лечебном учреждении. Если сомневаетесь, проконсультируйтесь с врачом, какие занятия полезны, безопасны.
- Народные методы: массажи, компрессы, растирания, самодельные мази. Врачи опровергают действие, но с фактами не поспорить. На начальных этапах заболевания это поможет!
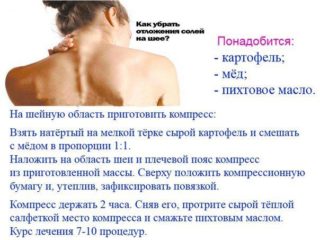
Домашний метод избавления от солевых отложений
Ингредиенты стоит приобрести в продуктовом магазине, аптеке:
- Мёд;
- Свежий картофель;
- Пихтовое масло;
- Фиксирующая повязка;
- Салфетки.
Из компонентов делаются компрессы на шею. Компресс делается легко, быстро. Сырой картофель очищается от кожуры, натирается на мелкой тёрке. К картофелю добавьте мёд!
Смесь аккуратно нанесите на шею, слегка массируя плечевой пояс. Наложите повязку, можно использовать компрессионную бумагу и повязку. Компресс постепенно разогревается, рекомендуется оставить на пару часов. После кожа протирается бумажными салфетками. Пихтовым маслом смазывается кожа шеи в конце процедуры. Для идеального результата пройдите курс домашних компрессов (10 процедур).
причин, симптомов, лечения и последствий
Шейный остеохондроз – хроническое медленно развивающееся заболевание, первым симптомом которого будут боли в плече и шее при физической нагрузке. С возрастом ситуация усугубляется. Постепенно происходит дегенерация позвоночных суставов, вызванная износом хрящевой ткани, что, в свою очередь, приводит к артриту.
Человек, ведущий малоподвижный образ жизни, обрекает себя на отложение солей на шее. Ограниченная подвижность, неправильное положение тела за рулем или за столом – все это способствует развитию заболеваний позвоночника.Человек должен быть гибким и активным. В противном случае каждый поворот головы, тела или упражнения начнут вызывать боль. Отложение солей на шее – это обычно острое заболевание, переходящее в хроническую форму с обострениями.
Тип лечения зависит от степени тяжести заболевания. На начальном этапе основным методом является физиотерапия. Дальнейшее лечение включает:
– Фармацевтическая терапия боли (миорелаксанты, опиаты и др.).
– Физиотерапия (электротерапия, ультразвук, термическая обработка и др.)).
– Лечение с помощью инъекций (триггерная, блокада нервов и др.).
– Физиотерапия.
– Трансплантация межпозвонковых дисков.
Хирургическое лечение – это всегда последний вариант. Иногда бывают случаи, когда операция является обязательной. Например, при грыже межпозвонкового диска.
Доступны следующие методы хирургического вмешательства:
- Увеличение ширины позвоночного канала.
- Имплантация протеза межпозвонкового диска.
Начавшееся отложение солей на шее, обработка которого не была проведена вовремя, может вызвать проблемы с подвижностью кисти. В очень тяжелых случаях развиваются нарушения подвижности пальцев – они практически теряют функциональность. Все эти симптомы могут существенно подорвать здоровье человека, но основной риск шейного остеохондроза состоит в том, что он может нарушить мозговое кровообращение.
Позвоночная артерия, проходящая между позвонками, представляет собой крупный кровеносный сосуд, питающий большую часть головного мозга, и нарушение его кровотока может вызвать инсульт.
Первые признаки синдрома спинной артерии и нарушения кровоснабжения головного мозга – это регулярные головные боли по утрам, боли в шее, пульсирующая головная боль, усиливающаяся при повороте головы, сопровождающаяся шумом в ушах, головокружением. , нарушение зрения, тошнота, а иногда и рвота.
Если болезнь не лечить, то она будет прогрессировать, и сосудистая недостаточность головного мозга перейдет в хроническую форму . Мозг будет постоянно страдать от недостатка кислорода, вегето-сосудистой дистонии, скачков артериального давления, гипертонии, обморока, возможен инсульт.Кроме того, постоянный недостаток кислорода может привести к быстрому ухудшению работы мозга и памяти, развитию деменции.
Отложение солей на шее также может вызвать синдром сердца: боли в области сердца, между лопатками, за грудиной, которые усиливаются при кашле или чихании. Они возникают в результате сдавливания (сдавливания) корешков спинного мозга костными и фиброзными разрастаниями, вызывающими рефлекторное сокращение коронарных артерий.Даже при отсутствии сердечно-сосудистых заболеваний ситуация может стать критической и привести к инфаркту миокарда.
Шейный остеохондроз – не такое уж безобидное заболевание, как многие из нас склонны думать, считая его только болью и неприятным хрустом в шее. Если не уделять должного внимания здоровью, это может привести к катастрофе.
p >> .Как удалить отложения жесткой воды
Отложения жесткой воды – это головная боль.
Вы обычно видите их на смесителях или дверях душевых.
Я много лет использую процесс очистки, который удаляет эти остатки менее чем за 15 минут.
И по какой-то причине я не подумал поделиться этим, пока Донна (одна из членов нашего сообщества) не показала мне свои фотографии до и после.
Сегодняшнее руководство длится немногим более 2 минут и может значительно упростить уборку ванной комнаты 😀
Как лучше всего удалить отложения жесткой воды?
Подушечки Scotch brite?
Подушечки SOS?
Они могут сработать, но они вылетят из вашего крана.
На нашем масляном бронзовом смесителе постоянно остаются отложения жесткой воды.
Что я могу сказать, нам, вероятно, следует чаще убирать в ванной, но жизнь мешает (знакомо?)
Если вы сильно отстаете в чистке стеклянных дверей душевой кабины, у меня также есть это видео для вас.
Видео ниже показывает, насколько легко удалить отложения жесткой воды без тонны абразивных чистящих средств.
Готов поспорить, вам понравится этот совет, тем более, что он естественный. Позвольте мне показать вам, что я имею в виду.
Что дальше?
Возможно, вы знали об этом методе удаления отложений жесткой воды.
Если нет, то WOO HOO!
Возьмите наше бесплатное руководство, если вы делаете ремонт ванной комнаты своими руками – в нем рассказывается, как отремонтировать ванную комнату за 10 дней или меньше
Отправить мне руководство
Как всегда, спасибо за чтение, просмотр и участие наше потрясающее сообщество.
Задайте свои вопросы ниже, и мы будем рады помочь.
Ура,
P.S. В нашем интернет-магазине есть отличные товары для домовладельцев, занимающихся ремонтом ванных комнат. Вы найдете душевые системы, инструменты для укладки плитки и многое другое.
.12 эффективных домашних средств, которые стоит попробовать
Сияющее лицо и темная загорелая шея – определенно не лучшая комбинация! Мы балуем лицо регулярными косметическими процедурами и массажем в салоне красоты. Однако мы недостаточно заботимся о своей шее. И в результате он становится тусклым и пигментированным.
Мы склонны игнорировать нашу шею, когда очищаем лицо. Со временем грязь и вредные вещества накапливаются и повреждают кожу вокруг шеи. И даже если вы вымоете и потрите шею, вы можете забыть о увлажнении.Это приводит к появлению темных пятен, морщин и других пятен.
Очень важно заботиться о коже шеи. В этой статье рассказывается о различных методах избавления от темной кожи на шее. Давайте сначала рассмотрим основные причины темной шеи, а затем, что можно сделать в домашних условиях, чтобы защитить и побаловать ее естественным образом.
Что вызывает темную шею?
Основная причина темной шеи – плохая гигиена. Этому способствуют и другие факторы:
- Длительное пребывание на солнце
- Загрязнители окружающей среды
- Химические вещества в косметике или средствах по уходу за кожей
- Ожирение и / или диабет
- Аутоиммунные расстройства i.е. Красный плоский лишай
- Грибковые инфекции (разноцветный лишай)
Экзема или грибковые инфекции вызывают потемнение кожи. Гормональное состояние, известное как черный акантоз, также может вызывать потемнение кожи вокруг шеи и других частей тела (1). Для этих состояний требуется диагностика у врача. Если дифференциальный диагноз подтверждает, что пигментация не вызвана аутоиммунными, грибковыми или гормональными причинами, а связана с пребыванием на солнце и несоблюдением правил гигиены, приведенные ниже средства могут помочь осветлить темную кожу на шее.
Как избавиться от темной шеи
- Гель алоэ вера
- Яблочный уксус
- Миндальное масло
- Пищевая сода
- Оливковое масло и лимонный сок
- Картофельный сок
- Скраб из овсяных хлопьев
- Убтан
- Витамин E Oil
- Йогурт
- Куркума
- Масло ши
Домашние средства от темной шеи
1. Гель алоэ вера для темной шеи
Вам понадобится
Лист алоэ
Что вам нужно сделать
- Разрежьте лист и извлеките гель.
- Потрите шею этим гелем в течение нескольких минут. Оставьте на 10 минут.
- Промыть водой.
Как часто вы должны это делать
Повторяйте это каждый день для быстрых результатов.
Почему это работает
Алоэзин, флавоноид, содержащийся в алоэ вера, помогает осветлить кожу, подавляя активность фермента, вызывающего пигментацию кожи (2). Алоэ вера также сохраняет кожу увлажненной и питательной, поскольку содержит незаменимые жирные кислоты, витамины и минералы (3).
Вернуться к TOC
2. Яблочный уксус для темной шеи
Вам понадобится
- 2 столовые ложки яблочного уксуса
- 4 столовые ложки воды
- Ватный тампон
Что вам нужно сделать
- Разбавьте ACV водой и нанесите этот раствор ватным диском на шею.
- Оставьте на 10 минут, а затем смойте водой.
Как часто вы должны это делать
Повторяйте это через день.
Почему это работает
ACV уравновешивает pH кожи, придавая ей естественный блеск. Он также удаляет отмершие клетки кожи, скопившиеся на коже, и делает ее темной и тусклой. Это отшелушивающее действие связано с яблочной кислотой, содержащейся в яблочном уксусе (4).
Осторожно
Не забывайте увлажнять кожу после использования этого средства, так как яблочный уксус может немного обезвоживать кожу.
Вернуться к TOC
3. Миндальное масло для темной шеи
Вам понадобится
- Несколько капель миндального масла или кокосового масла
- 1-2 капли масла чайного дерева (по желанию)
What You Необходимые действия
- Вымойте шею водой с мылом.Промокните насухо.
- Теперь помассируйте шею миндальным или кокосовым маслом. Если у вас дома есть масло чайного дерева, добавьте его в масло-носитель для достижения лучших результатов.
- Массировать круговыми движениями 10-15 минут.
- Прополоскать теплой водой. Вы также можете использовать ватный диск, чтобы стереть масло.
Как часто вы должны это делать
Делайте это ежедневно.
Почему это работает
Миндальное масло богато витамином Е, который разглаживает и омолаживает кожу.Это также мягкий отбеливающий агент с его склерозирующими свойствами, которые помогают улучшить цвет лица и тон кожи (5). Масло чайного дерева улучшает кровообращение и заживляет любые шрамы и пятна (6).
Вернуться к содержанию
4. Пищевая сода для темной шеи
Вам понадобится
- 2-3 столовые ложки пищевой соды
- Вода
Что вам нужно сделать
- Добавьте достаточно воды в выпечку сода, чтобы получить однородную пасту.
- Нанесите эту пасту на шею и дайте ей высохнуть.
- После высыхания сотрите влажными пальцами. Промойте пораженный участок чистой водой.
- Пэт сушить и увлажнять.
Как часто вы должны это делать
Повторяйте это каждый день в течение недели или около того, и вы начнете замечать результаты.
Почему это работает
Этот пакет помогает легко удалить тусклый и мертвый слой кожи с шеи. Пищевая сода также улучшает кровообращение и питает вашу кожу изнутри (7).
Вернуться к содержанию
5. Оливковое масло и лимонный сок для темной шеи
Вам понадобится
Что вам нужно сделать
- Смешайте равные части лимонного сока и оливкового масла.
- Нанесите эту сыворотку на шею перед сном.
Как часто вы должны это делать
Делайте это ежедневно в течение месяца или около того, чтобы увидеть видимые результаты осветления кожи.
Почему это работает
Лимон обладает естественными отбеливающими свойствами. Он осветляет цвет лица, а также сужает поры (8).Оливковое масло кондиционирует, увлажняет кожу и делает ее мягкой (9).
[Читать : Советы по красоте для шеи ]
Вернуться к оглавлению
6. Картофельный сок для темной шеи
Вам понадобится
1 маленькая картошка
Что вам нужно сделать
- Картофель натереть на терке и хорошо отжать, чтобы получить сок.
- Нанесите на шею и дайте высохнуть в течение 10-15 минут.
- Прополоскать теплой водой.
Как часто вы должны это делать
Делайте это один или два раза в день.
Почему это работает
Отбеливающие свойства картофельного сока осветляют и осветляют кожу шеи. Темные пятна и пятна вскоре начнут исчезать с этим средством (10).
Вернуться к TOC
7. Овсяный скраб для темной шеи
Вам понадобится
- 1/4 стакана овса
- 1 столовая ложка томатного сока
- Розовая вода или оливковое масло
Что вам нужно сделать
- Измельчите овес до крупнозернистого порошка.
- Добавьте томатный сок и розовую воду, чтобы получить густую пасту.
- Равномерно нанесите эту смесь на шею и оставьте примерно на 20 минут.
- После этого намочите кончики пальцев и начните осторожно тереть шею.
- Вымыть холодной водой и обсушить.
Как часто вы должны это делать
Этому процессу можно следовать дважды или трижды в неделю, чтобы добиться более быстрых результатов.
Почему это работает
Важно удалить мертвые клетки, которые уже образовались из-за неправильного обслуживания.Сотрите их с помощью волшебного ингредиента для ухода за кожей – овса. Овес одновременно очищает и увлажняет кожу. Они помогают избавиться от сухости, которая может быть причиной потемнения кожи шеи (11).
Осторожно
Не измельчайте овес до мелкого порошка, так как отшелушивающие свойства могут быть потеряны.
Вернуться к TOC
8. Убтан для темной шеи
Вам понадобится
- 2 столовые ложки безана (мука из нута)
- Щепотка куркумы
- 1/2 чайной ложки лимонного сока
- Розовая вода или простой йогурт
Что делать
- Смешайте все ингредиенты, чтобы получить пасту средней консистенции.
- Равномерно нанесите эту пасту на шею и оставьте до высыхания или на 15 минут.
- Прополоскать теплой водой.
Как часто вам следует это делать
Применяйте этот пакет два раза в неделю.
Почему это работает
Этот убтан (или пакет для ухода за кожей) часто используется невестами, чтобы осветлить и осветлить цвет лица перед днем свадьбы. Вы можете использовать его регулярно, чтобы уменьшить пигментацию на шее и сохранить сияние кожи. Мука в этой смеси отшелушивает кожу, поглощает загрязнения и сужает поры (12).
Вернуться к TOC
9. Масло с витамином E для темной шеи
Вам понадобится
3-4 капсулы витамина E
Что вам нужно сделать
- Осторожно проткните капсулы и перенесите масло, находящееся внутри в миску.
- Нанесите на шею и тщательно помассируйте в течение нескольких минут.
- Оставить на ночь.
Как часто вы должны это делать
Повторяйте это каждую ночь перед сном.
Почему это работает
Витамин Е подавляет фермент тирозиназу, тем самым оказывая депигментирующий эффект на кожу. Он также сохраняет кожу увлажненной, поскольку является увлажнителем (13).
Вернуться к TOC
10. Йогурт для темной шеи
Вам понадобится
- 1-2 столовые ложки йогурта
- 1 чайная ложка лимонного сока
Что вам нужно сделать
- Смешайте и примените смесь на шее.
- Оставьте упаковку с йогуртом на 20 минут.
- Промыть водой.
Как часто вы должны это делать
Повторяйте это один раз в день.
Почему это работает?
Йогурт содержит натуральные ферменты, которые в сочетании с кислотами, присутствующими в лимонном соке, осветляют темную кожу шеи. Он также содержит полезные жиры, которые питают кожу и делают ее гладкой (14).
Вернуться к TOC
11. Куркума для темной шеи
Вам понадобится
- 1-2 столовые ложки простого йогурта
- 1/4 чайной ложки порошка куркумы
Что вам нужно сделать
- Добавьте куркуму порошок к йогурту и хорошо перемешать.
- Нанесите эту пасту на шею и оставьте на 15 минут.
- Прополоскать теплой водой.
Как часто вы должны это делать
Делайте это каждый день для быстрых результатов.
Почему это работает
Куркума осветляет цвет кожи, а также восстанавливает поврежденные клетки кожи своими целебными свойствами (15, 16).
Вернуться к TOC
12. Масло ши для темной шеи
Вам понадобится
Масло ши или какао-масло
Что вам нужно сделать
- Нанесите немного органического масла ши или какао-масла на чистую шею .
- Массаж 3-4 минуты.
- Не смывать.
Как часто вы должны это делать
Делайте это каждый вечер перед сном.
Почему это работает
Как масло ши, так и масло какао очень увлажняют и питают кожу. Они содержат большое количество полезных жирных кислот, которые делают кожу мягкой и эластичной. Эти масла также выравнивают тон кожи, особенно если у вас есть темные пятна, поскольку они содержат витамин E и витамин A, которые помогают при депигментации (17, 18).
Вернуться к оглавлению
Итак, это были домашние средства от темной шеи. Они помогут выровнять тон кожи и придать шее красоту вашего лица. Помимо использования этих средств, некоторые изменения могут быть внесены в ваш ежедневный уход за кожей и соблюдение гигиены, чтобы вы могли держать эту проблему в страхе. Вот подсказки.
Советы, которым нужно следовать
- Обязательно мойте шею каждый раз, когда умываетесь.
- Подобно тому, как ваша кожа лица увлажняется и защищается от солнца, кожа на шее также заслуживает любви.Всегда наносите увлажняющий крем и солнцезащитный крем с хорошим SPF на шею.
- Разогрейте миндальное масло (или любое другое масло-носитель) и раз в месяц массируйте шею для улучшения кровообращения и сияния.
- И последнее, но не менее важное: не носите на шее цепочки или украшения из металлов, вызывающих аллергию, так как они могут вызвать потемнение кожи.
[Читать: 12 лучших советов по красоте для молодой шеи ]
Я надеюсь, что эта статья о домашних средствах от темной кожи вокруг шеи вам поможет.Соблюдение правил гигиены и правильный уход за кожей сохранят ваше лицо и шею здоровыми и сияющими. Если вам известны другие средства правовой защиты, сообщите нам об этом в разделе комментариев ниже.
Вот видео, в котором рассказывается о некоторых средствах из этой статьи –
Рекомендуемые статьи
Была ли эта статья полезной?Связанные
Следующие две вкладки изменяют содержимое ниже.Она биотехнолог, то, что мы на нормальном английском языке назвали бы Ученым.Несмотря на то, что она является экспертом в области экспериментов, она также обладает исключительным талантом жонглировать словами и создавать контент, добавляя в него нужное количество дерзости. Когда она не спасает мир своими статьями, она любит гулять со своим сибирским хаски (потому что, разве собаки не самые лучшие?). В свободное время она любит немного болтать с друзьями. Итак, что дает ей энергию для всего этого? Если вы спросите ее, она ответит: «Моя чаша здравомыслия – очень большая кружка кофе!»
.Как исправить типичные проблемы бассейна с морской водой
Как поддерживать исправный бассейн с морской водой
Иметь безотказный бассейн с морской водой – это не ракетостроение; все дело в мониторинге (тестировании) химикатов, используемых в бассейне на регулярной основе (по крайней мере, еженедельно), и поддержании уровня хлора путем регулирования генератора хлора.
Исходя из моего более чем пятилетнего опыта работы в бассейне с морской водой, основные проблемы, с которыми вы столкнетесь в бассейне с морской водой, – это накопление кальция, которое попадает в ваш бассейн в виде белых хлопьев, низкий уровень хлора, вызывающий помутнение, низкую соленость, хлоратор соли. обслуживание и проблемы с коррозией.
Если у вас есть проблема с уровнем свободного хлора (FCL) в вашем бассейне, будь он высокий или низкий, сэкономьте свое время, посетив, как исправить FCL в бассейне с морской водой, и подробно узнайте, как регулировать (уменьшать или увеличивать FCL) уровень. хлора, производимого вашим генератором хлора в соленой воде (SWCG).
Как уравновесить химикаты в бассейне с морской водой
Свобода в плавательном бассейне любого типа начинается с химически сбалансированной воды. Чтобы точно проверить и отрегулировать важные химические вещества, такие как pH, свободный хлор, связанный хлор, общий хлор, общую щелочность, циануровую кислоту и бром, я использую цифровой набор для тестирования воды в бассейне LaMotte ColorQ Pro 11, который очень точно измеряет все химические вещества. однажды.
2. Проверка и регулировка уровней pH
Идеальный уровень pH необходим, чтобы хлор мог эффективно действовать и убивать вредные бактерии. В идеале рекомендуемые уровни pH должны быть от 7,2 до 7,6, с наиболее идеальным или оптимальным уровнем 7,4.
Высокий уровень pH в бассейне с морской водой приводит к образованию отложений кальция, и вам необходимо регулярно измерять pH, чтобы избежать появления белых хлопьев или отложений кальция. .
- Для снижения уровня pH можно использовать соляную кислоту (жидкую соляную кислоту) или сухую кислоту, такую как бисульфат натрия.
- Чтобы увеличить pH , вы можете использовать щелочь, например кальцинированную соду: убедитесь, что вы добавляете эти вещества медленно, постепенно и дайте воде циркулировать в течение 4-6 часов перед плаванием.
3. Оценка свободного хлора
Контролируйте уровни свободного хлора путем регулярных проверок и корректировок. Рекомендуемый уровень свободного хлора должен постоянно находиться в пределах 2-5 ppm , в зависимости от уровня циануровой кислоты в бассейне, как указано в этой таблице хлора / CYA.
Низкая соленость уровней снижает содержание свободного хлора. Если ваш свободный хлор падает ниже рекомендуемых уровней, вам необходимо измерить соленость и увеличить ее, если она ниже рекомендуемых уровней, прежде чем даже думать о добавлении хлорного шока в бассейн.
Очень низкий уровень солености может снизить количество свободного хлора до 0 частей на миллион, что почти наверняка будет способствовать росту водорослей.
Помимо низкого уровня солености, низкий уровень свободного хлора может быть вызван:..
- Накопление кальция в солевой ячейке,
- Ячейка с истекшим сроком годности,
- Избыток стабилизатора (циануровой кислоты), или
- Плохое кровообращение.
Если соленость и все, что упомянуто выше, в порядке, но свободный хлор слишком низкий, это может быть результатом интенсивного использования бассейна, и вам может потребоваться добавить небольшое количество обычного хлора (или настроить генератор хлора для производства большего количества хлора. ).
4. Монитор общей щелочности
Общая щелочность (ТА) так же важна, как и любые другие химические показания в вашей воде. TA следует поддерживать в диапазоне от 80 до 120 ppm, чтобы поддерживать стабильный уровень pH, особенно в сезон дождей.
Очень низкая общая щелочность может привести к:
- Коррозия,
- Морилка,
- Кальций, или
- Водоросли
С другой стороны, высокое значение TA вызовет мутную или мутную воду в бассейне, так как pH также будет повышаться по мере повышения щелочности, что влияет на характеристики свободного хлора.
Чтобы повысить общую щелочность вашего бассейна, вы можете использовать бикарбонат натрия.Тем не менее, вы должны быть осторожны при добавлении бикарбоната натрия, так как он также будет иметь такое же влияние на pH. Для снижения ТА используйте соляную или соляную кислоту.
В большинстве случаев балансировать pH и TA в бассейнах с соленой водой и хлором сложно, и единственный способ – сначала уменьшить оба химиката с помощью соляной кислоты, а затем повысить pH с помощью аэрации, чтобы получить правильный баланс.
5. Используйте стабилизатор (циануровую кислоту) только при необходимости.
По возможности всегда избегайте использования стабилизаторов, если только у вас нет открытого бассейна в жарком и влажном климате.Стабилизатор (в основном циануровая кислота) в основном используется для поддержания стабильности свободного хлора, защищая его от истощения солнечным светом и высокими температурами воды. Рекомендуемый уровень стабилизатора составляет от 40 до 80 ppm для бассейнов с морской водой.
Правильное значение цианурии может также отличаться в зависимости от географического положения, в зависимости от температуры и количества солнечного света, доступного в течение дня. Это объясняет, почему в бассейне с морской водой в Канаде требуется от 40 до 60 частей на миллион, а в бассейне в США летом может потребоваться до 80 частей на миллион циануровой кислоты.Кроме того, необходимое количество циануровой кислоты будет зависеть от количества доступного свободного хлора. Очень высокий уровень циануровой кислоты снижает уровень свободного хлора; вы можете использовать эту диаграмму CYA / хлора, чтобы определить правильный уровень для добавления при заданном уровне свободного хлора.
6. Определите общее количество растворенных твердых веществ (TDS)
Это наиболее игнорируемый аспект химического состава воды в бассейне: TDS в вашем бассейне не должен превышать 1500 ppm.
Уровень TDS увеличивается по мере добавления химикатов и растворения органических веществ в воде.Если он смещается в более высокую сторону, TDS значительно влияет на уровень свободного хлора и других химикатов и может вызвать помутнение воды.
Единственный способ уменьшить избыток TDS – это слить и заменить воду. Кроме того, вы можете увеличить частоту обратной промывки и очистки фильтра бассейна.
Как очистить мутный бассейн с морской водой
Так же, как бассейн с хлором, бассейны с морской водой становятся мутными, когда химические вещества не сбалансированы. Вы должны постоянно следить за тем, чтобы все химические вещества были сбалансированы, чтобы избежать мутной воды и роста водорослей.Основными причинами помутнения являются хлор, pH, соленость, общая щелочность, циануровая кислота и кальциевая жесткость.
Чтобы избавиться от помутнения, вам нужно будет сделать шок с жидким хлором, чтобы поднять уровень свободного хлора (поскольку хлора, производимого генератором, недостаточно; генератор хлора просто помогает вам поддерживать уровень свободного хлора). Когда уровни хлора и циануровой кислоты уравновешены и вода станет чистой, генератор хлора возьмется оттуда и начнет производить хлор для поддержания уровней свободного хлора.
Как обслуживать генератор хлора в морской воде (SWCG)
Техническое обслуживание SWCG сводится к очистке и замене ячеек, период: в солевой ячейке происходит производство хлора, а дефектная ячейка приведет к уменьшению или отсутствию производства хлора. Вам необходимо внимательно следить за клеткой, чтобы убедиться, что в ней не накапливается кальций, что приводит к низкому производству хлора.
В идеале, даже если нет отложений, рекомендуется чистить аккумулятор как минимум каждые 6–12 месяцев.
Я использую солевой хлоринатор AQR15 AquaRite от Hayward, который имеет функцию самоочистки, благодаря чему его легко чистить в любое время. Если вам нужна дополнительная информация, у компании Hayward Chlorinators есть подробное руководство по очистке турбоэлемента хлоратора соли.
Тем не менее, вот краткое пошаговое руководство по очистке элемента генератора хлора:
- Выключите все питание.
- Снимите заглушки ячеек.
- С помощью отвертки извлеките ячейку из корпуса.
- Добавьте достаточное количество соляной кислоты в ведро с водой: Избегайте слишком большого количества кислоты, так как она может сократить жизнь ваших клеток (достаточно около 6 унций соляной кислоты на четверть ведра).
- Вылейте раствор в кювету и оставьте на 5-10 минут.
- Утилизируйте кислотный раствор и промойте ячейку из садового шланга.
- Переустановите ячейку.
Примечание. Проблема может заключаться в просроченной соляной ячейке. Средняя продолжительность жизни солевого элемента в большинстве SWCG составляет 3-5 лет, после чего вам необходимо заменить старый элемент на новый, который будет производить достаточно хлора.
Установка соответствующего процента для работы SWCG
По сути, все генераторы хлора имеют процентную настройку, которая контролирует, сколько хлора они производят и сколько времени работает насос для производства достаточного количества хлора.
В некоторых случаях вам придется увеличить время работы насоса, чтобы обеспечить производство достаточного количества хлора, когда свободный хлор слишком низкий.
Однако, поскольку настройка представляет собой процент от продолжительности работы насоса, вам придется корректировать процентное значение каждый раз, когда вы изменяете время работы насоса, чтобы получить свободный хлор с низкого уровня до рекомендуемых уровней.
Обработка коррозии / металлических пятен в бассейнах с морской водой
Соленая вода часто приводит к выцветанию поверхности и металлическим пятнам или к корродированным стальным деталям оборудования.
Большинство пользователей солевых хлораторов, включая меня, используют цинковый анод как часть системы бассейна для формирования деталей из нержавеющей стали. Также известный как жертвенный цинковый анод, он защищает металлы, контактирующие с соленой водой. Цинковый анод также играет очень важную роль в предотвращении
- Изменение цвета гипса,
- повреждение нагревателя и
- черных пятен.
Цинковый анод работает, разъедая или «принося в жертву» себя, прежде чем могут быть затронуты какие-либо другие металлические детали, как, например, подводная электрическая система, на которой могут образовываться пятна. Анод необходимо проверять не реже одного раза в год, чтобы убедиться, что он не полностью разрушился.
.














 Если в шейном отделе появились странные боли, сопровождающиеся головокружением, быстрой утомляемостью и общей слабостью, то, скорее всего, это свидетельствует об остеохондрозе.
Если в шейном отделе появились странные боли, сопровождающиеся головокружением, быстрой утомляемостью и общей слабостью, то, скорее всего, это свидетельствует об остеохондрозе.
 Самостоятельное лечение этими препаратами требует строгого соблюдения инструкции. Мази следует наносить не больше 3 раз в сутки. Почти все лекарства имеют ряд противопоказаний, поэтому препарат должен выбрать только врач.
Самостоятельное лечение этими препаратами требует строгого соблюдения инструкции. Мази следует наносить не больше 3 раз в сутки. Почти все лекарства имеют ряд противопоказаний, поэтому препарат должен выбрать только врач.
 Это очень эффективный способ домашнего лечения шейного остеохондроза.
Это очень эффективный способ домашнего лечения шейного остеохондроза.






 Согласитесь, когда болит спина, трудно вести нормальный активный образ жизни. К тому же это доставляет массу дискомфорта и неудобств. Болезнь часто бывает остеохондрозом – заболеванием позвоночника, которое сопровождается изменениями его структуры. Этой напастью страдает более половины пожилых людей, и первые симптомы могут появиться уже к нам за сорок. О том, как вылечить боль в пояснице с помощью физиотерапии, мы расскажем в нашей статье.
Согласитесь, когда болит спина, трудно вести нормальный активный образ жизни. К тому же это доставляет массу дискомфорта и неудобств. Болезнь часто бывает остеохондрозом – заболеванием позвоночника, которое сопровождается изменениями его структуры. Этой напастью страдает более половины пожилых людей, и первые симптомы могут появиться уже к нам за сорок. О том, как вылечить боль в пояснице с помощью физиотерапии, мы расскажем в нашей статье.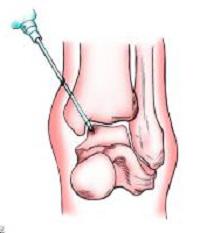
 Избавиться от этого заболевания можно двумя способами – с помощью лекарств и лечения остеохондроза физиотерапией. В первом случае пациенту назначают препарат, снимающий воспалительный процесс в организме. Для обезболивания применяют обезболивающие. Для местного лечения рекомендуется применять мази, гели и кремы. Второй метод лечения – комплекс физических упражнений с учетом индивидуальных особенностей пациента. Для снятия воспаления используется лазер, ультразвук или электрофорез.Помогает физиотерапия при шейном остеохондрозе. Довольно часто назначают лечебный массаж или мануальную терапию. В особо сложных случаях – вытяжение при давлении на позвоночник с помощью специального оборудования.
Избавиться от этого заболевания можно двумя способами – с помощью лекарств и лечения остеохондроза физиотерапией. В первом случае пациенту назначают препарат, снимающий воспалительный процесс в организме. Для обезболивания применяют обезболивающие. Для местного лечения рекомендуется применять мази, гели и кремы. Второй метод лечения – комплекс физических упражнений с учетом индивидуальных особенностей пациента. Для снятия воспаления используется лазер, ультразвук или электрофорез.Помогает физиотерапия при шейном остеохондрозе. Довольно часто назначают лечебный массаж или мануальную терапию. В особо сложных случаях – вытяжение при давлении на позвоночник с помощью специального оборудования.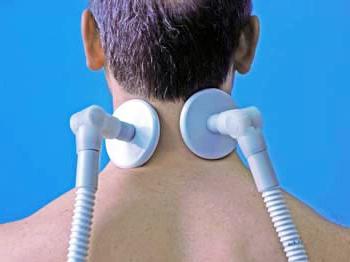 Физиотерапия при остеохондрозе считается наиболее эффективным способом, так как быстро и безболезненно непосредственно в пораженный позвонок. Это позволяет эффективно устранить боль. После первого сеанса пациент чувствует значительное облегчение.
Физиотерапия при остеохондрозе считается наиболее эффективным способом, так как быстро и безболезненно непосредственно в пораженный позвонок. Это позволяет эффективно устранить боль. После первого сеанса пациент чувствует значительное облегчение. Физиотерапия при остеохондрозе поясничного отдела позвоночника включает лазерное лечение.Состояние пациента улучшается после первого сеанса. Он может вращать туловище в разные стороны, приседать и наклоняться. Также специалист может назначить электромагнитное и УФ излучение. Все эти манипуляции затрагивают поясничный отдел позвоночника и при регулярном лечении помогают справиться с остеохондрозом.
Физиотерапия при остеохондрозе поясничного отдела позвоночника включает лазерное лечение.Состояние пациента улучшается после первого сеанса. Он может вращать туловище в разные стороны, приседать и наклоняться. Также специалист может назначить электромагнитное и УФ излучение. Все эти манипуляции затрагивают поясничный отдел позвоночника и при регулярном лечении помогают справиться с остеохондрозом.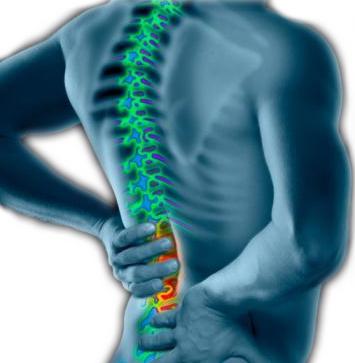


























 Народная медицина при лечение артрита и артроза
Народная медицина при лечение артрита и артроза Медикаменты
Медикаменты Компресс для коленного сустава
Компресс для коленного сустава Настойка
Настойка Растирки
Растирки Отвары
Отвары Ванный с морской солью
Ванный с морской солью Массаж
Массаж Симптомы артроза включают:
Симптомы артроза включают: Лечение артроза – это обезболивание, позволяющее пациенту вести более комфортный и подвижный образ жизни.
Лечение артроза – это обезболивание, позволяющее пациенту вести более комфортный и подвижный образ жизни. (c) shutterstock
(c) shutterstock (c) shutterstock
(c) shutterstock



















 В косметических салонах парафинотерапия – очень востребованная процедура. Однако, провести ее дома можно с тем же самым эффектом и при этом – гораздо дешевле. Французская компания Gezatone специально для вас выпускает наборы для парафинотерапии, которые удобно использовать, чтобы проводить такие процедуры, как уход за руками и ногами, а также за кожей лица. Для парафинотерапии понадобится ванна-нагреватель, парафин, защитные пакеты, и термоварежки. А еще для усиления эффекта существует специальная эмульсия с коллагеном и эластином для нанесения на кожу перед процедурой.
В косметических салонах парафинотерапия – очень востребованная процедура. Однако, провести ее дома можно с тем же самым эффектом и при этом – гораздо дешевле. Французская компания Gezatone специально для вас выпускает наборы для парафинотерапии, которые удобно использовать, чтобы проводить такие процедуры, как уход за руками и ногами, а также за кожей лица. Для парафинотерапии понадобится ванна-нагреватель, парафин, защитные пакеты, и термоварежки. А еще для усиления эффекта существует специальная эмульсия с коллагеном и эластином для нанесения на кожу перед процедурой.













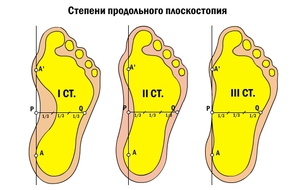
 Лечебная физкультура – это основной метод лечения плоскостопия
Лечебная физкультура – это основной метод лечения плоскостопия


 преступных действий. Также причиной травмы может стать несчастный случай. Нос является уязвимым местом, поэтому подвержен разного рода повреждениям.
преступных действий. Также причиной травмы может стать несчастный случай. Нос является уязвимым местом, поэтому подвержен разного рода повреждениям. Медицинская помощь в ситуации, когда вам сломали нос, необходима. Сигналом об этом станут кровоподтеки, опухоль и болезненные ощущения, не исчезающие в течение нескольких суток. Если наряду с этими симптомами повышается температура тела, можно предположить, что в организм проникла инфекция.
Медицинская помощь в ситуации, когда вам сломали нос, необходима. Сигналом об этом станут кровоподтеки, опухоль и болезненные ощущения, не исчезающие в течение нескольких суток. Если наряду с этими симптомами повышается температура тела, можно предположить, что в организм проникла инфекция.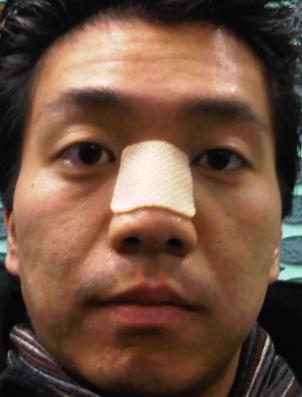 При этом не стоит задумываться о том, как выпрямить сломанный нос самостоятельно, так как подобные действия могут лишь усугубить ситуацию.
При этом не стоит задумываться о том, как выпрямить сломанный нос самостоятельно, так как подобные действия могут лишь усугубить ситуацию. При переломе носа лечение в домашних условиях сводится лишь к оказанию первой помощи и правильному питанию, так как большинство таких травм заживают самостоятельно и не требуют специфического лечения. Симптомы проявляются носовым кровотечением, деформацией формы носа, появлением синяков под глазами и болезненности. Возможно затруднение носового дыхания, хруст или потрескивание, когда вы касаетесь этой части лица.
При переломе носа лечение в домашних условиях сводится лишь к оказанию первой помощи и правильному питанию, так как большинство таких травм заживают самостоятельно и не требуют специфического лечения. Симптомы проявляются носовым кровотечением, деформацией формы носа, появлением синяков под глазами и болезненности. Возможно затруднение носового дыхания, хруст или потрескивание, когда вы касаетесь этой части лица. Необходимо увеличить в своем рационе долю продуктов, содержащих кальций. Это молочные продукты, орехи, семечки, бобовые, а также некоторые овощи и фрукты. Также меню нужно обогатить витаминами.
Необходимо увеличить в своем рационе долю продуктов, содержащих кальций. Это молочные продукты, орехи, семечки, бобовые, а также некоторые овощи и фрукты. Также меню нужно обогатить витаминами.
 Натуральный одеколон из эфирных масел. Рецепты мужских одеколонов. Одеколон своими руками. Набор эфирных масел для мужчин. Мужские ароматы. Как сделать одеколон. Способ приготовления одеколона.
Натуральный одеколон из эфирных масел. Рецепты мужских одеколонов. Одеколон своими руками. Набор эфирных масел для мужчин. Мужские ароматы. Как сделать одеколон. Способ приготовления одеколона. Для приготовления одеколона вам потребуется:
Для приготовления одеколона вам потребуется: Важно! Наливайте спирт в воду, а не наоборот.
Важно! Наливайте спирт в воду, а не наоборот. Одеколон «ТРИO».
Одеколон «ТРИO». Мирт — 30 капель
Мирт — 30 капель

 Ваниль абсолю — 2 капли
Ваниль абсолю — 2 капли Верхняя нота:
Верхняя нота:


 Создайте свой собственный одеколон освежитель.
Создайте свой собственный одеколон освежитель.






 Происхождение Кельнской воды. Как появился одеколон. История возникновения. Тройной одеколон. Аромат одеколона. Какие эфирные масла используются для создания одеколона
Происхождение Кельнской воды. Как появился одеколон. История возникновения. Тройной одеколон. Аромат одеколона. Какие эфирные масла используются для создания одеколона