В каких продуктах содержится желатин для связок и суставов: Как есть желатин для суставов: в каких продуктах содержится, можно ли кушать в сухом виде для укрепления связок, напитки
В каких продуктах содержится желатин для связок и суставов. Желатин для суставов: миф или реальная помощь при травмах в спорте?
Желатин для суставов: это реальность или миф? На сегодняшний день подобными заголовками пестрит масса статей в научных изданиях, интернет-форумы и периодические издания. Как можно принимать натуральный продукт для восстановления и оздоровления хрящевой ткани? Разберемся в сегодняшнем материале.
Чем желатин может быть полезен суставам?
Это природный продукт, который производится из сухожилий, хрящей, суставов, мышечной и костной ткани животных. То есть в его составе находятся именно те компоненты, которые так необходимы организму при патологии соединительных тканей.
Интересно! Растительным аналогом желатина является вещество агар-агар, экстрагированное из бурых и красных водорослей.
Лечение суставов желатином будет эффективным только в том случае, когда применяется натуральный продукт. Заменитель, который зачастую продается в любом супермаркете и применяемый в кулинарии окажется бесполезным. Польза желатина заключается в том, что он способствует:
- быстрой регенерации после разнообразных травм, включая растяжения, вывихи и ушибы;
- сращиванию костей после переломов, наколов и прочих механических повреждений;
- облегчению болевых ощущений, и возврату соединениям подвижности;
- устранению «хруста» в коленях, фалангах пальцев и локтях;
- прекращению деформации хрящей, включая изменения тканей с возрастом.
Компоненты в составе желатина
Желатин состоит почти на 98-99% из белка, и организму нелегко использовать его на свои нужды. Препарат отличается крайне низкой питательной ценностью, если его неправильно употреблять. О том, как правильно его принимать в пищу, мы напишем чуть ниже.
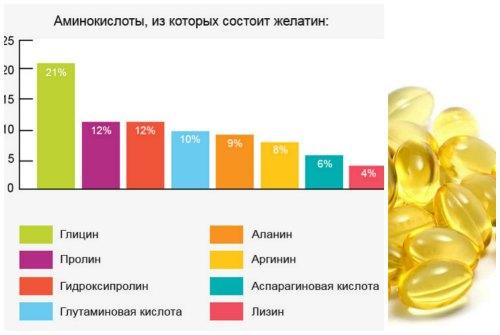
Состав аминокислот в продукте выглядит примерно так:
- 21%- глицин;
- 12%- гидроксипролин;
- 12%- пролин;
- 10%- глутаминовая кислота;
- 9%- аланин;
- 8%- аргинин;
- 6%- аспарагиновая кислота;
- 4%- серин;
- 4%- лизин;
- 3%- лейцин;
- 2%- фенилаланин;
- 2%- валин;
- 2%- треонин;
- 1%- гидроксилизин;
- 1%- изолейцин;
- тем, кто любит активный отдых и спорт с интенсивными нагрузками;
- тем, у кого диагностирован артроз суставов, или выявлена предрасположенность к его возникновению;
- лицам, проживающим в сложных экологических и климатических условиях, таких как Крайний Север или большой мегаполис;
- вегетарианцам, у которых ощущается недостаток животных компонентов, в особенности белков;
- тем, кто сталкивается с постоянными перепадами температур и часовых поясов.
- Детям, так как способствует формированию здоровых суставов, их развитию и росту. Из-за недостатка компонентов, формирующих позвоночник, дети часто страдают сколиозом. Чтобы нормализовать состояние, можно применять корректор осанки , а можно даже предотвратить появление искривлений.
- Людям среднего возраста поможет справиться с повышенными нагрузками, поможет справиться с дистрофией тканей, и сохранить подвижность и здоровье суставов.
- Пожилым поможет совладать с возрастными изменениями, и предотвратить окостенение и изнашивание тканей. Процесс деформации замедляется.
- остеопороз;
- возрастные изменения соединительных тканей;
- артроз, артрит;
- необходимость и лечение после полученных травм;
- болезни позвоночника;
- тяжелоатлеты принимают препарат как профилактику растяжений связок при интенсивных тренингах.
- главное противопоказание- болезни почек;
- повышенная вязкость крови;
- артериальное давление;
- атеросклероз;
- варикоз;
- геморрой;
- непереносимость животных компонентов.
- Медицинский желатин в капсулах- доза составляет 5 грамм/сутки, которую можно поделить на 2 приема. Капсулы глотаются на голодный желудок, и запиваются теплой водой. Курс- 2 недели, после 1 неделя отдыха. При подготовке к соревнованиям можно курс не прекращать.
- Компрессы. Пригодится марлевая салфеточка, эластичный бинт, пленка пищевая, разведенный в теплой воде желатин (1/2) и шарф. Разбухшую субстанцию накладывают на марлю, а потом на больное место, и приматывают пленкой. Всю конструкцию утеплите шарфом. Оставьте на 3-4 часа, применяйте 2-3 раза в день. По возможности лучше исключить физические нагрузки.
- Напитки и коктейли. Для разведения подойдут отвары трав, молоко или теплая вода. Главное- теплая температура. Пропорции 1 ч.л. порошка + пол стакана жидкости. Чтобы такой коктейль помог суставам, пейте его утром раз в сутки 2-5 раз в неделю. Курс- 2 месяца, потом 1 месяц отдых.
- С молоком. Сделайте базовую закваску: 2 ч.л. желатина разведите в 100 мл тепленькой воды, и оставьте на 2 часа, чтобы образовалось желе. Добавьте 100 мл теплого молочка и 1.5 ч.л. натурального мёда. Это лакомство поделите на 2 приема. например утром и вечером.
Эти показатели могут меняться от способа обработки и источника сырья.
Важно! Спортсменам пищевой желатин можно принимать не только в качестве лечения, но и как профилактическую меру, чтобы препятствовать возникновению патологии суставов.
Показания к приему желатина
Принимать желатин при болях в суставах и включать его в свой рацион как профилактику, рекомендовано:
Также показан прием:
При каких болезнях рекомендован желатин
Показаниями к приему являются первичные стадии заболеваний опорно-двигательной системы. Запущенные формы трудно поддаются терапии медикаментами, поэтому обращение к врачу обязательно. Использование продукта рекомендовано при таких болезнях:
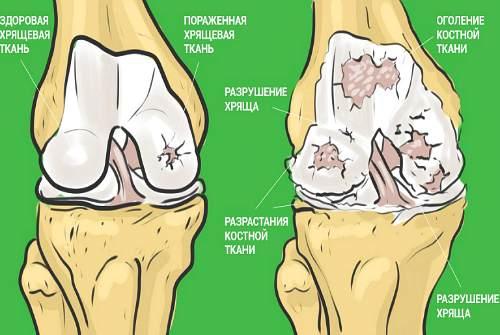
Противопоказания к приему желатина
Как и у любого биологически активного вещества, используемого для лечения, у желатина есть противопоказания. Вот основные из них:

Есть мнение! Это натуральный порошок, но принимать его нужно обдуманно. Несмотря на его пользу, желатин нельзя принимать в пищу на постоянно основе. Он может сгущать кровь, поэтому при постоянном приеме существует риск появления тромбов, повышения давления. Некоторые спортсмены принимают по по 0,5 г аспирина, чтобы разжижать кровь.
Как правильно принимать желатин
Существует три способа приема вещества для лечения связок, сухожилий и суставов. Вашему вниманию варианты, как принимать желатин правильно с максимальной пользой организму.
Запомните! Перед приемом желатина, необходима стимуляция секреции желудочного сока. Самый простой вариант, понюхать чего-нибудь вкусненького. Как «потекут слюнки», можно принимать добавку. Возможно употребление «препарата» во время еды. Если же вы хотите быстро принять вещество, то хотя бы добавьте в него немного лимонной кислоты. В противном случае, желатин просто не усвоится и не поможет вам суставам.

Честно говоря, этот способ лечения вызывает сомнения. Это все равно, что втирать борщ в живот, надеясь что он переварится и усвоится. Лечение должно быть изнутри. Желатин на 90% состоит из аминокислот, как они через кожу в сустав попадут?! Если вам помог такой рецепт, оставьте свой отзыв в форме комментирования под статьей.


Лучшие рецепты для профилактики и лечения заболеваний с помощью желатина
Чтобы разобраться, как правильно пить желатин для суставов, рассмотрим наиболее эффективные способы приготовления напитков и коктейлей на его основе. Лучшие рецепты представлены тремя основными, которые рекомендуются докторами как профилактика. Обратите внимание на условия как пить и сколько, чтобы не причинить вред здоровью.
Оптимальная доза употребления желатина за 1 прием- это 3-5 грамм!
No related posts.
Желатин вред. Польза и вред от желатина
Пищеварительная система человека способна усвоить животные аминокислоты без вреда для организма, поэтому польза желатина для суставов очевидна.
При его употреблении:
- Быстрее срастаются кости после перелома;
- Восстанавливаются травмированные связки;
- Лечение суставов проходит более успешно;
- Восстанавливаются хрящи при остеохондрозе;
- Ускоряется и усиливается рост волос;
- Улучшается состояние кожного покрова.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
Несмотря на такие характеристики, облегчение состояния при ревматоидном артрите и схожих заболеваниях у некоторых людей не наблюдалось, что привело к мнению о том, что желатин для суставов не так уж эффективен и его помощь при ряде проблем с суставами это миф. Но не была доказана и вредность его приема.
Но врачи сходятся во мнении о полезности желатина при регенерации костной, суставной и хрящевой ткани. Причина, по которой не был достигнут желаемый результат состоит в том, что желатин помогает при суточном употреблении минимум 80 грамм в сутки.
Кроме того, надеяться на то что желатин устранит боль ошибочно. Это не обезболивающее и не противовоспалительное средство. Боль и воспаление исчезнут по мере лечения, восстановления сустава, укрепления связок и мышц.
Желатин – это вспомогательный продукт при регенерации, восстанавливающий структуру и восполняющий количество коллагена в организме человека и в общих случаях не наносящий вред. Польза будет ощутима при постоянном его приеме даже в малых количествах. К тому же необходимо помнить, что регенерация костной, связочной, хрящевой тканей процесс длительный во времени. Плюс необходимо знать, как правильно употреблять желатин, безвредные рецепты приготовления.
Как принимать желатин для кожи. В чём секрет омолаживающей силы желатиновых масок для лица?
Срочно делюсь с вами информацией про желатин для лица, который способен помочь нам быстро, качественно и недорого привести в порядок кожу лица не хуже салонных процедур!
Экспресс-метод омоложения, который РАБОТАЕТ!

При прилежном и ПРАВИЛЬНОМ исполнении, эффект от такого применения превзойдёт все ваши ожидания, и вызовет море положительных эмоций!
Это то, что нам нужно: быстро, просто и эффективно.
В общем, я изучила эту тему, попробовала на себе, и теперь буду вам теперь рассказывать все моменты и нюансы: как делать желатиновые маски для лица, как подготавливать желатин, как снимать эти маски правильно, так как от этого зависит конечный результат, а именно – более здоровая, более молодая и более подтянутая кожа лица!
Ну, и, конечно же, дам достаточное количество самых известных рецептов желатиновых масок для любых потребностей кожи разных типов!
Как можно применять желатин для лица — желатиновые маски
Желатин изготавливается из соединительных тканей животных.
Коллаген, содержащийся в костях, хрящах, жилах и т.д., методом денатурации преобразовывают в пищевой продукт под названием «желатин».
Как желатин для лица омолаживает кожу?
Как известно, за упругость нашей кожи отвечает особый белок – коллаген. Именно от него зависит то, насколько молодо и как долго молодо, и – главное – упруго, будет выглядеть наша кожа.
Состояние коллагеновых волокон – вот «корень» преждевременного старения, обвисания и дряблости кожи!
К сожалению, с годами мы не молодеем…
В молодом возрасте всё ок, но со временем наша кожа начинает вырабатывать коллаген всё меньше и меньше, ткани начинают становиться более дряблыми и постепенно увядают. Образуются морщины, появляется тусклый цвет лица, лицо «сползает» вниз…
Ситуация называется «караул!» и «что делать?» ☺
Нам поможет желатин для лица!
Конечно же, чтобы такого не происходило как можно дольше, нужно поддерживать тургор своей кожи (её упругость) всеми доступными способами. И здесь приходит на помощь маска для лица на основе желатина.
Если ситуация УЖЕ вас не радует, и упругость потерялась некоторое время назад – не беда: немного потрудившись, исправить ситуацию можно!
В обычном пищевом желатине содержится тот самый коллаген (белок), который так необходим нашей коже: более того, молекулы коллагена в желатине находятся в расщеплённом состоянии, поэтому они способны глубоко проникать в кожу и питать её, придавать ей гладкость и упругость. Причём настолько глубоко, что это оказывается более, чем достаточным для того, чтобы весьма эффективно справляться со своей работой по восстановлению (регенерации) кожи всех возрастов!
Особенности желатиновых масок для лица
Маску для лица на основе желатина можно легко и просто приготовить дома.
На её приготовление не тратится много времени.
Кстати, к желатиновым маскам очень хорошо относятся профессиональные косметологи, многие из которых считают, что домашняя маска на основе желатина, сделанная по всем правилам, будет во много раз эффективнее «люксового» крема с эффектом лифтинга (подтяжки кожи), и эффект лифтинга от неё длится гораздо дольше!
И это не моё утверждение, так говорят косметологи.
А я – лишь практик, проверивший это на своём собственном лице. Про «люксовые» крема сказать не могу, но то, что после желатиновой маски лицо глянцевое, подтянутое, свежее, с упругой, будто бы «прочной» даже на вид кожей – это ДА, это точно.
Поэтому, девочки, рекомендую!
Не лениться, делать и ещё раз делать, особенно рекомендую такие маски делать накануне какого-либо мероприятия, где нужно быть просто «вау»: приёмы, торжества, свидания и т.д.
Лицо в тонусе, подтянутое, гладкое и свежее, такое, что не придерёшься, даже если очень захотеть ☺
Для каких типов кожи подходят желатиновые маски для лица?
Девочки, для всех типов!
Прежде всего, для тех, у кого кожа уже возрастная, утратившая свою молодую девическую свежесть и упругость.
Для тех, у кого овал лица уже «не тот», как раньше.
Желатиновые маски для лица нормализуют работу сальных желез. А это значит, что те, у кого кожа излишне склонна к жирности, получают уменьшение выделения кожного сала. А те, у кого кожа слишком сухая – получают дополнительное питание и увлажнение для неё. Главное – делать ПРАВИЛЬНО!
Об этом расскажу ниже.
У тех, у кого кожа склонна к воспалениям, через время пропадают воспаления и прыщи, уходят «чёрные точки», кожа отлично очищается и становится более свежего вида.
Как пить желатин для омоложения. Полезные свойства желатина для омоложения кожи
Пищевой желатин производится из животного коллагена и содержит около 85-90% этого необходимого нашему организму белка.
Благодаря своим свойствам и структуре он используется как загуститель или стабилизатор во многих продуктах и блюдах, а также входит в состав оболочки для лекарств.
Он обладает высокими питательными свойствами и способностью оздоравливать ногти , волосы и кожу. Кроме того, желатин полезен в любом возрасте и не имеет противопоказаний.
Отдельно стоит сказать о влиянии желатина на кожу беременной женщины. Он незаменим, если вы не хотите, чтобы на коже остались многочисленные растяжки . Для этого стоит употреблять достаточное количество желатина, и лучше начать подготовку к беременности заранее.
Так кожа сможет стать более сильной и упругой к растяжению, вы избежите микротравм и разрывов, из-за которых появляются растяжки.
Людям, страдающим от артрита , также стоит увеличить количество желатина в рационе. Он способен останавливать износ суставных хрящей , который провоцируется этим заболеванием. Глицин, содержащийся в желатине, содействует регенерации тканей.
Помимо этого, людям, проходящим процесс восстановления после травм, различных заболеваний или хирургических операций, желатин рекомендуется по медицинским показаниям.
Употребляйте желатин, чтобы избежать травм при спортивных и других нагрузках. Он усилит мышцы, связки, сухожилия и суставы и убережет их от повреждения. Кроме того, желатин улучшает пищеварение и способствует нормализации работы пищеварительной системы.
Если вы хотите, чтобы кожа долго оставалась молодой, здоровой и сияющей, постарайтесь ввести желатин в рацион. Существует различные способы его употребления, в том числе, в составе многих блюд и десертов.
Это кладезь коллагена, эффект от которого значительно усилится, если вдобавок пить много воды , а также использовать качественную косметику и средства для ухода за кожей .
Кроме того, для омоложения кожи старайтесь защищать ее от воздействия прямых солнечных лучей.
Соблюдение этих правил позволит коже лица и тела долго оставаться подтянутой и привлекательной!
Артроз и остеохондроз часто возникают при неправильном питании. Боль, хруст и затруднение движений сустава появляются при истощении хрящевой ткани, нарушении обмена веществ и недостатке коллагена. Желатин содержит коллаген и снижает риск заболеваний суставов.
Полезно ли пить желатин для суставов и связок: свойства и характеристика продукта
Пищевой желатин – источник гидролизированного белка, извлеченного из хрящей животных и крупных рыб.
В желатине содержится коллаген, поэтому он полезен для суставов.

 Волокна коллагена служат прочным каркасом для внутрисуставного гиалинового хряща, который является основой соединительных тканей кожи, хрящей, сухожилий и костей. Выработка коллагена снижается после 25 лет и суставы становятся уязвимыми.
Волокна коллагена служат прочным каркасом для внутрисуставного гиалинового хряща, который является основой соединительных тканей кожи, хрящей, сухожилий и костей. Выработка коллагена снижается после 25 лет и суставы становятся уязвимыми.
При недостатке коллагена появляется остеоартроз. Это заболевание разрушает крупные суставы: коленный, плечевой, локтевой, кистевой, тазобедренный и голеностопный. При артрозе разрушается суставной хрящ, а прием желатина замедляет его разрушение на ранних стадиях.
Желатин замедляет старение хряща. При курсовом применении продукта снижается боль в суставах, повышается их подвижность и улучшается эластичность связок.

 Высокое содержание белка в продукте благотворно влияет на тонус и силу мышц. Крепкие мышцы поддерживают сустав, защищают его от травм и препятствуют развитию заболеваний.
Высокое содержание белка в продукте благотворно влияет на тонус и силу мышц. Крепкие мышцы поддерживают сустав, защищают его от травм и препятствуют развитию заболеваний.
В продукте есть аминокислоты, принимающие участие в синтезе коллагена, железо, магний, кальций, калий, фосфор, натрий, витамины группы В, витамин PP. Состав продукта укрепляет костную ткань и улучшает обменные процессы в суставе. Подробнее о том, какие витамины укрепляют суставы, читайте здесь.
Польза желатина заключается в его способности «питать» хрящ и улучшать эластичность связок. Коллаген предупреждает стирание и разрушение хряща. Витамины и микроэлементы желатина полезны для формирования синовиальной жидкости, смазывающей сустав.
Подробнее о том, какие 17 продуктов нужно употреблять для укрепления суставов и связок, читайте в этой статье.
Кому нужен желатин
Желатин необходим для замедления старения суставов, упругой кожи, эластичных связок и сильных мышц. Особенно нуждаются в этом белковом продукте:
- спортсмены, так как испытывают большие нагрузки;
- офисные работники, так как сидячий и малоподвижный образ жизни приводит к суставным заболеваниям;
- работники крайних районов севера – постоянное переохлаждение приводит к воспалительным заболеваниям;
- женщины в климактерический период – из‐за гормональной перестройки повышается риск остеопороза и остеоартроза;
- люди, родственники которых страдают от заболеваний суставов;
- люди с лишним весом.
ВАЖНО! Восстановление коллагена - это медленный процесс, поэтому курс приема желатина длительный.
Рецепты
Желатин полезен для суставов в чистом виде и в составе блюд.
Рецепт 1
Желатин залить холодной водой (из расчета 5 г желатина на 100 мл воды), оставить набу
Желатин для связок и суставов. Желатин для суставов: миф или реальная помощь при травмах в спорте?
Желатин для суставов: это реальность или миф? На сегодняшний день подобными заголовками пестрит масса статей в научных изданиях, интернет-форумы и периодические издания. Как можно принимать натуральный продукт для восстановления и оздоровления хрящевой ткани? Разберемся в сегодняшнем материале.
Чем желатин может быть полезен суставам?
Это природный продукт, который производится из сухожилий, хрящей, суставов, мышечной и костной ткани животных. То есть в его составе находятся именно те компоненты, которые так необходимы организму при патологии соединительных тканей.
Интересно! Растительным аналогом желатина является вещество агар-агар, экстрагированное из бурых и красных водорослей.
Лечение суставов желатином будет эффективным только в том случае, когда применяется натуральный продукт. Заменитель, который зачастую продается в любом супермаркете и применяемый в кулинарии окажется бесполезным. Польза желатина заключается в том, что он способствует:
- быстрой регенерации после разнообразных травм, включая растяжения, вывихи и ушибы;
- сращиванию костей после переломов, наколов и прочих механических повреждений;
- облегчению болевых ощущений, и возврату соединениям подвижности;
- устранению «хруста» в коленях, фалангах пальцев и локтях;
- прекращению деформации хрящей, включая изменения тканей с возрастом.
Компоненты в составе желатина
Желатин состоит почти на 98-99% из белка, и организму нелегко использовать его на свои нужды. Препарат отличается крайне низкой питательной ценностью, если его неправильно употреблять. О том, как правильно его принимать в пищу, мы напишем чуть ниже.
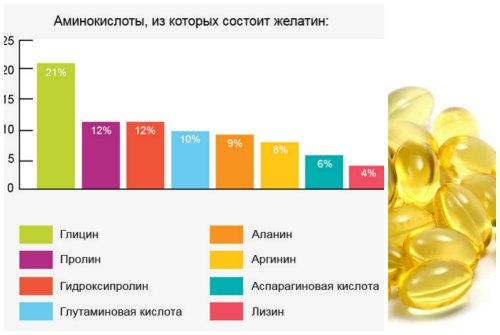
Состав аминокислот в продукте выглядит примерно так:
- 21%- глицин;
- 12%- гидроксипролин;
- 12%- пролин;
- 10%- глутаминовая кислота;
- 9%- аланин;
- 8%- аргинин;
- 6%- аспарагиновая кислота;
- 4%- серин;
- 4%- лизин;
- 3%- лейцин;
- 2%- фенилаланин;
- 2%- валин;
- 2%- треонин;
- 1%- гидроксилизин;
- 1%- изолейцин;
- тем, кто любит активный отдых и спорт с интенсивными нагрузками;
- тем, у кого диагностирован артроз суставов, или выявлена предрасположенность к его возникновению;
- лицам, проживающим в сложных экологических и климатических условиях, таких как Крайний Север или большой мегаполис;
- вегетарианцам, у которых ощущается недостаток животных компонентов, в особенности белков;
- тем, кто сталкивается с постоянными перепадами температур и часовых поясов.
- Детям, так как способствует формированию здоровых суставов, их развитию и росту. Из-за недостатка компонентов, формирующих позвоночник, дети часто страдают сколиозом. Чтобы нормализовать состояние, можно применять корректор осанки , а можно даже предотвратить появление искривлений.
- Людям среднего возраста поможет справиться с повышенными нагрузками, поможет справиться с дистрофией тканей, и сохранить подвижность и здоровье суставов.
- Пожилым поможет совладать с возрастными изменениями, и предотвратить окостенение и изнашивание тканей. Процесс деформации замедляется.
- остеопороз;
- возрастные изменения соединительных тканей;
- артроз, артрит;
- необходимость и лечение после полученных травм;
- болезни позвоночника;
- тяжелоатлеты принимают препарат как профилактику растяжений связок при интенсивных тренингах.
- главное противопоказание- болезни почек;
- повышенная вязкость крови;
- артериальное давление;
- атеросклероз;
- варикоз;
- геморрой;
- непереносимость животных компонентов.
- Медицинский желатин в капсулах- доза составляет 5 грамм/сутки, которую можно поделить на 2 приема. Капсулы глотаются на голодный желудок, и запиваются теплой водой. Курс- 2 недели, после 1 неделя отдыха. При подготовке к соревнованиям можно курс не прекращать.
- Компрессы. Пригодится марлевая салфеточка, эластичный бинт, пленка пищевая, разведенный в теплой воде желатин (1/2) и шарф. Разбухшую субстанцию накладывают на марлю, а потом на больное место, и приматывают пленкой. Всю конструкцию утеплите шарфом. Оставьте на 3-4 часа, применяйте 2-3 раза в день. По возможности лучше исключить физические нагрузки.
- Напитки и коктейли. Для разведения подойдут отвары трав, молоко или теплая вода. Главное- теплая температура. Пропорции 1 ч.л. порошка + пол стакана жидкости. Чтобы такой коктейль помог суставам, пейте его утром раз в сутки 2-5 раз в неделю. Курс- 2 месяца, потом 1 месяц отдых.
- С молоком. Сделайте базовую закваску: 2 ч.л. желатина разведите в 100 мл тепленькой воды, и оставьте на 2 часа, чтобы образовалось желе. Добавьте 100 мл теплого молочка и 1.5 ч.л. натурального мёда. Это лакомство поделите на 2 приема. например утром и вечером.
Эти показатели могут меняться от способа обработки и источника сырья.
Важно! Спортсменам пищевой желатин можно принимать не только в качестве лечения, но и как профилактическую меру, чтобы препятствовать возникновению патологии суставов.
Показания к приему желатина
Принимать желатин при болях в суставах и включать его в свой рацион как профилактику, рекомендовано:
Также показан прием:
При каких болезнях рекомендован желатин
Показаниями к приему являются первичные стадии заболеваний опорно-двигательной системы. Запущенные формы трудно поддаются терапии медикаментами, поэтому обращение к врачу обязательно. Использование продукта рекомендовано при таких болезнях:
Противопоказания к приему желатина
Как и у любого биологически активного вещества, используемого для лечения, у желатина есть противопоказания. Вот основные из них:

Есть мнение! Это натуральный порошок, но принимать его нужно обдуманно. Несмотря на его пользу, желатин нельзя принимать в пищу на постоянно основе. Он может сгущать кровь, поэтому при постоянном приеме существует риск появления тромбов, повышения давления. Некоторые спортсмены принимают по по 0,5 г аспирина, чтобы разжижать кровь.
Как правильно принимать желатин
Существует три способа приема вещества для лечения связок, сухожилий и суставов. Вашему вниманию варианты, как принимать желатин правильно с максимальной пользой организму.
Запомните! Перед приемом желатина, необходима стимуляция секреции желудочного сока. Самый простой вариант, понюхать чего-нибудь вкусненького. Как «потекут слюнки», можно принимать добавку. Возможно употребление «препарата» во время еды. Если же вы хотите быстро принять вещество, то хотя бы добавьте в него немного лимонной кислоты. В противном случае, желатин просто не усвоится и не поможет вам суставам.

Честно говоря, этот способ лечения вызывает сомнения. Это все равно, что втирать борщ в живот, надеясь что он переварится и усвоится. Лечение должно быть изнутри. Желатин на 90% состоит из аминокислот, как они через кожу в сустав попадут?! Если вам помог такой рецепт, оставьте свой отзыв в форме комментирования под статьей.


Лучшие рецепты для профилактики и лечения заболеваний с помощью желатина
Чтобы разобраться, как правильно пить желатин для суставов, рассмотрим наиболее эффективные способы приготовления напитков и коктейлей на его основе. Лучшие рецепты представлены тремя основными, которые рекомендуются докторами как профилактика. Обратите внимание на условия как пить и сколько, чтобы не причинить вред здоровью.
Оптимальная доза употребления желатина за 1 прием- это 3-5 грамм!
No related posts.
Как принимать желатин для суставов и связок. Основные свойства
Для лечения желатином суставов применяется пищевая добавка в виде мелких кристаллов желто-коричневого цвета, расфасованная небольшими пакетированными порциями. Положительные отзывы заслужил и рецепт самостоятельного приготовления желирующего вещества.
Посещая ревматолога- ортопеда вряд ли будет прописан желатиновый метод лечения, однако многие специалисты рекомендуют его в качестве дополнительного.
С основными составляющими пищевого желатина для суставов и их воздействию на организм можно ознакомиться ниже.
Полезен ли желатин для суставов и связок. Показания к лечению суставов желатином
Смеси и компрессы из желатина не могут являться панацеей от всех видов суставных патологий. Они не могут излечить заболевание, но иногда помогают уменьшить такие симптомы, как хруст, боли и снижение объема движений в суставе.
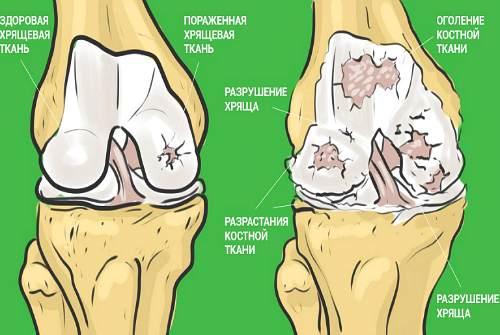
Полезен желатин для суставов только тогда, когда он используется на ранних стадиях дегенеративного (то есть разрушительного) процесса в хрящевой ткани сустава. Такие изменения в хрящах и костях характерны для ряда патологий опорной системы человека:
- Артроз (остеоартроз) – естественный процесс возрастного перерождения хрящей, который возникает после 30–35 и имеет первые клинические проявления после 50–60 лет. Это первичный или возрастной артроз. Его развитие ускоряют избыточная масса тела, интенсивные спортивные нагрузки, диабет.
Артроз может быть вторичным, если он связан с травматизацией или болезнью внутренних элементов сустава. В таком варианте патология не имеет возрастных ограничений, развитие болезни происходит быстрее.
- Артрит – воспалительный процесс в суставной сумке, который может быть связан как с действием собственных защитных сил организма (аутоиммунный или ревматоидный), так и с изменением состава жидкости, которая омывает и питает хрящ (подагрический).
- Травмы внутрисуставных частей (хрящей, менисков, связок, капсулы), в том числе и операционные. Они запускают процесс развития местного воспаления и регенерации тканей, но вместо хрящевой структуры разрастаются соединительные волокна.
- Интенсивные физические упражнения с нагрузкой на суставы – причина ускоренного изнашивания мягкотканных элементов в суставах.
В каких продуктах содержится желатин для связок и суставов. Насколько полезно употреблять желатин?
Пищевой желатин – настоящий спаситель. Он оказывает положительное воздействие на разные органы и системы:
- способствует скорейшему срастанию костей при переломах;
- незаменим для восстановления травмированных связок;
- его употребление помогает в лечении суставов;
- если у человека обнаружен остеохондроз, то ему целесообразно все время включать в свой рацион желатин;
- этот природный компонент ускоряет и усиливает рост волос.
Например, чтобы стать обладательницей прекрасной шевелюры, достаточно использовать простой рецепт лечения волос:
- Развести в теплой воде порцию желатиновых кристаллов.
- Добавить несколько капель этого состава в любимый бальзам. Нанесение такого лечебного средства, будет производить эффект салонного ламинирования.
- Держите маску на волосах 2 часа. Затем смойте.
- После высушивания феном, вы заметите, что локоны блестят и не путаются.
Такое домашнее лечение очень полезно для крашеных, обесцвеченных или ослабленных волос.
В желатине содержится особое вещество – коллаген. Его часто называют волшебным средством для продления молодости. Именно недостаток коллагена запускает процессы увядания кожи и появления морщин. Если регулярно пить или есть желатин, то волосы, ногти и кожа станут выглядеть более здоровыми.
Медицинскими исследованиями доказано, что необычайно полезен желатин для суставов. Его можно принимать с целью профилактики заболеваний, а также включать в лечение проблем с суставами.
Важный совет от редакции!
Если вы испытываете проблемы с состоянием волос, особое внимание стоит уделить шампуням, которые используете. Пугающая статистика – в 97% шампуней известных марок находятся компоненты, отравляющие наш организм. Вещества, из-за которых все беды, в составе обозначаются как содиум лаурил/лаурет сульфат, коко сульфат, ПЭГ, ДЕА, МЕА.
Эти химические компоненты разрушают структуру локонов, волосы становятся ломкими, теряют упругость и силу, цвет тускнеет. Также, эта гадость попадает в печень, сердце, легкие, накапливается в органах и может вызывать различные заболевания. Мы рекомендуем отказаться от использования средств, в которых находится эта химия. Недавно наши эксперты провели анализов шампуней, где первое место заняли средства от компании Mulsan Сosmetic.
Единственный производитель полностью натуральной косметики. Вся продукция производятся под строгим контролем качества и систем сертификации. Рекомендуем к посещению официальный интернет-магазин mulsan.ru. Если сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать одного года хранения.
Как приготовить желатин для суставов и связок и как его принимать. Польза желатина для суставов. Простые рецепты с желатином
Многие слышали о пользе желатина для суставов . К тому же благотворное влияние этого природного загустителя на суставы научно доказано.Но следует помнить, что как самостоятельное средство леченияжелатин не рекомендуется, только в комплексе с консервативным лечением, назначенным врачом.

Желатин — это натуральный продукт переработки кожи, костей, сухожилий крупного рогатого скота.
Ценнейший источник таких веществ, как белки, углеводы, минеральные вещества, коллаген, витамины и аминокислоты для поддержания состояния здоровья суставов.
Польза желатина в том, что он способствует восстановлению хрящевой ткани, нормализует обмен веществ, укрепляет волосы и ногти, убирает «хруст», улучшает состояние мышц и связок.
Для желатина смертельны как высокие, так и низкие температуры, поэтому его нельзя кипятить и замораживать.Наружное его применение мало эффективно, для наибольшей пользы, необходимо принимать его в готовом виде с пищей или напитками.Из него готовят желе, холодец, заливное…
Желатин быстро впитывается в желудочно-кишечном тракте, поступает в кровь и начинает строительство коллагеновых волокон, что приводит к значительному уменьшению боли в суставах .
Рецепты с желатином в домашних условиях:
Регулярное употребление «желатиновой» пищи прекрасная профилактика заболеваний суставов. Польза от него и всему организму в целом.Во избежание запоров, как побочного эффекта, надо включить в рацион питания — чернослив, свеклу, дыню, тыкву…Существует масса рецептов применения этого удивительного вещества пользой для здоровья.Давайте рассмотрим самые простые и интересные из них.

Желатин для связок и суставов, как пить. Польза и вред от желатина
Пищеварительная система человека способна усвоить животные аминокислоты без вреда для организма, поэтому польза желатина для суставов очевидна.
При его употреблении:
- быстрее срастаются кости после перелома;
- восстанавливаются травмированные связки;
- лечение суставов проходит более успешно;
- восстанавливаются хрящи при остеохондрозе ;
- ускоряется и усиливается рост волос;
- улучшается состояние кожных покровов.

Несмотря на такие характеристики, облегчение состояния при и схожих заболеваниях у некоторых людей не наблюдалось, что привело к мнению о том, что желатин для суставов не так уж эффективен, а его помощь при ряде проблем с суставами — это миф. Но не была доказана и вредность его приема.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Но врачи сходятся во мнении о полезности желатина при регенерации костной, суставной и хрящевой ткани. Причина, по которой не был достигнут желаемый результат, состоит в том, что желатин помогает при суточном употреблении минимум 80 граммов в сутки .
Надеяться, что желатин устранит боль, ошибочно. Это неи не. Боль иисчезнут по мере лечения, восстановления сустава, укрепления связок и мышц.
Желатин – это вспомогательный продукт при регенерации, восстанавливающий структуру и восполняющий количество коллагена в организме человека и в общих случаях не наносящий вред. Польза будет ощутима при постоянном его приеме даже в малых количествах. К тому же необходимо помнить, что регенерация костной, связочной, хрящевой тканей — процесс длительный. Плюс необходимо знать, как правильно употреблять желатин, безвредные рецепты приготовления.

Видео как вылечить суставы и связки. Коктейль. Желатин в Бодибилдинге
как принимать для укрепления суставов

Шесть процентов общей массы человеческого тела приходится на коллаген. Этот белок, являющийся структурным протеином, есть в каждой ткани. Коллаген формирует человеческое тело, наделяет ткани прочностью, связывает и удерживает клетки. Больше всего вещества содержат связки, хрящи, кости. В бодибилдинге нередко используют гидролизованную форму коллагена — желатин. Его получают в результате термической обработки животного коллагена, частично разрушающегося при воздействии высоких температур. Он полностью идентичен антропогенному.
Желатин в качестве загустителя применяют в пищевой промышленности. Несколько лет назад была предпринята попытка выдать его за протеин. Подобная стратегия могла сработать только для новичков, поскольку опытные атлеты знают то, что коллаген имеет неполноценный аминокислотный состав, который не является пригодным для построения мышечных групп. Однако желатин хорошо укрепляет суставы и связки. Многие атлеты, особенно из числа начинающих, приобретают дорогостоящие коллагеновые курсы. Они даже не подозревают, что прием обычного желатина оказывает аналогичный эффект. Это и стало причиной популяризации желатина среди бодибилдеров.
Какой эффект оказывает употребление желатина?


У атлетов, принимающих желатин, наблюдаются следующие улучшения:
- хрящи становятся крепче;
- кости со связками укрепляются;
- кожа обретает повышенную гладкость и эластичность;
- боль во время повреждения суставов значительно уменьшается;
- любой потребляемый белок обретает повышенную пищевую ценность;
- кровообращение в мышцах стимулируется, благодаря чему в мышечные ткани поступает больше питательных веществ.
Этот эффект аналогичен тому, который получает бодибилдер, употребляющий комплекс коллагена.
Как правильно принимать желатин?


Гидролизованный коллаген употребляют два раза в сутки примерно по три-пять граммов. У этой добавки нет абсолютно никаких побочных проявлений. Желатин не представляет никакой угрозы для организма и здоровья, состоит исключительно из натуральных компонентов. Эффект от употребления коллагена усиливается при сочетании данного вещества с хондроитин сульфатом либо глюкозамин сульфатом.
Препараты для укрепления суставов и связок тоже могут комбинироваться во время приема желатина. Лучшим временем употребления гидролизованного коллагена считается период после приема пищи. Желатин можно употреблять натощак, но только в том случае, когда добавляют лимонную кислоту, позволяющую веществу быстрее перевариться.
Принимать коллаген допустимо в различных формах:
- сухим, запиваемым большим объемом воды;
- разводят в воде и выпивают;
- готовят желе;
- смешивают с протеином, гейнером.
Форму употребления гидролизованного коллагена каждый атлет подбирает самостоятельно.
Отзывы про желатин от бодибилдеров
О гидролизованном коллагене бодибилдеры отзываются, как правило, положительно. В продуктовых магазинах стоимость пищевого желатина невысока. Многие атлеты пишут о том, что его прием помог уменьшить болевые ощущения в коленных суставах. Встречаются и нейтральные отзывы, в которых атлеты скептически отзываются о добавке, поскольку она имеет низкую стоимость, а настоящий эффект, как они полагают, способны принести лишь препараты с высокой стоимостью. Однако, учитывая невысокую цену и безопасность желатина, даже разочарование в добавке не принесет никакого вреда.
Желатин – это белковый продукт, полученный из коллагена.
Он имеет важные преимущества для здоровья благодаря своей уникальной комбинации аминокислот.
Желатин, как было показано, играет роль в здоровье суставов и функции мозга, и может улучшить внешний вид кожи и волос.
Желатин – это продукт, приготовленный путем приготовления коллагена. Он сделан почти полностью из белка, а его уникальный аминокислотный профиль дает ему много пользы для здоровья (1, 2, 3).
Коллаген является наиболее обильным белком, обнаруженным у людей и животных. Он встречается почти везде в организме, но наиболее распространен в коже, костях, сухожилиях и связках (4).
Обеспечивает прочность и структуру тканей. Например, коллаген увеличивает гибкость кожи и прочность сухожилий. Однако коллаген трудно есть, потому что он обычно содержится в неприятных частях животных (5).
К счастью, коллаген может быть извлечен из этих частей путем кипячения их в воде.Люди часто делают это, когда делают бульон, чтобы добавить вкус и питательные вещества.
Желатин, извлеченный в ходе этого процесса, не имеет вкуса и цвета. Он растворяется в теплой воде и при охлаждении приобретает желеобразную текстуру.
Это делает его полезным в качестве гелеобразующего агента при производстве продуктов питания, таких как желе и жевательные конфеты. Его также можно употреблять в виде костного бульона или в качестве добавки (6).
Иногда желатин подвергается дальнейшей обработке с образованием вещества, называемого гидролизатом коллагена, которое содержит те же аминокислоты, что и желатин, и имеет те же преимущества для здоровья.
Однако он растворяется в холодной воде и не образует желе. Это означает, что это может быть более приемлемым в качестве дополнения для некоторых людей.
Желатин и гидролизат коллагена доступны в виде добавок в форме порошка или гранул. Желатин также можно приобрести в форме листа.
Тем не менее, он не подходит для веганов, потому что он сделан из животных частей.
Резюме: Желатин производится путем варки коллагена. Это почти полностью белок и имеет много пользы для здоровья.Его можно использовать в производстве продуктов питания, употреблять в качестве костного бульона или принимать в качестве добавки.
Желатин на 98–99% состоит из белка.
Однако, это неполный белок, потому что он не содержит все незаменимые аминокислоты. В частности, он не содержит незаменимой аминокислоты триптофан (7).
Тем не менее, это не проблема, потому что вы вряд ли будете употреблять желатин в качестве единственного источника белка. Также легко получить триптофан из других продуктов, богатых белком.
Вот самые распространенные аминокислоты в желатине млекопитающих (8):
- Глицин: 27%
- Пролин: 16%
- Валин: 14%
- Гидроксипролин: 14%
- Глутаминовая кислота: 11%
Точный аминокислотный состав варьируется в зависимости от типа используемой ткани животных и метода приготовления.
Интересно, что желатин является самым богатым источником пищи аминокислоты глицина, которая особенно важна для вашего здоровья.
Исследования показали, что, хотя ваше тело может сделать это, вы обычно не делаете достаточно, чтобы покрыть свои потребности. Это означает, что важно правильно питаться (1).
Содержание питательных веществ в оставшихся 1-2% варьируется, но состоит из воды и небольшого количества витаминов и минералов, таких как натрий, кальций, фосфор и фолат (9).
Тем не менее, вообще говоря, желатин не является богатым источником витаминов и минералов.Скорее, его польза для здоровья является результатом уникального аминокислотного профиля.
Резюме: Желатин на 98–99% состоит из белка. Оставшиеся 1-2% – это вода и небольшое количество витаминов и минералов. Желатин является самым богатым источником пищи аминокислоты глицина.
Много исследований было посвящено изучению эффективности желатина в качестве лечения проблем суставов и костей, таких как остеоартрит.
Артроз является наиболее распространенной формой артрита. Это происходит, когда прокладочный хрящ между суставами разрушается, что приводит к боли и скованности.
В одном исследовании 80 человек с остеоартритом получали либо желатиновую добавку, либо плацебо в течение 70 дней. Те, кто принимал желатин, сообщили о значительном уменьшении боли и жесткости суставов (10).
В другом исследовании 97 спортсменам давали либо желатиновую добавку, либо плацебо в течение 24 недель. Те, кто принимал желатин, испытывали значительное уменьшение боли в суставах, как в покое, так и во время активности, по сравнению с теми, кто принимал плацебо (11).
Обзор исследований показал, что желатин превосходит плацебо для лечения боли.Тем не менее, обзор пришел к выводу, что было недостаточно доказательств, чтобы рекомендовать людям использовать его для лечения остеоартрита (12).
Единственными побочными эффектами, о которых сообщается с желатиновыми добавками, являются неприятный вкус и ощущение сытости. В то же время, есть некоторые свидетельства их положительного влияния на проблемы с суставами и костями (13, 14).
По этим причинам, возможно, стоит попробовать желатиновые добавки, если вы испытываете эти проблемы.
Резюме: Существуют некоторые доказательства использования желатина при заболеваниях суставов и костей.Поскольку побочные эффекты минимальны, это, безусловно, стоит рассматривать в качестве дополнения.
Исследования, проведенные на желатиновых добавках, показывают положительные результаты для улучшения внешнего вида кожи и волос.
В одном исследовании женщины ели около 10 граммов коллагена свинины или рыбы (помните, что коллаген является основным компонентом желатина).
У женщин отмечалось увеличение влажности кожи на 28% после восьми недель приема свиного коллагена и увеличение влажности на 12% после приема рыбьего коллагена (15).
Во второй части того же исследования 106 женщин попросили съесть 10 грамм рыбного коллагена или плацебо ежедневно в течение 84 дней.
Исследование показало, что плотность коллагена кожи участников значительно увеличилась в группе, получавшей рыбий коллаген, по сравнению с группой плацебо (15).
Исследования показывают, что прием желатина также может улучшить густоту и рост волос.
Одно исследование давало желатиновую добавку или плацебо в течение 50 недель для 24 человек с алопецией, типом выпадения волос.
Количество волос увеличилось на 29% в группе, получавшей желатин, по сравнению с чуть более 10% в группе плацебо. Масса волос также увеличилась на 40% с добавкой желатина по сравнению со снижением на 10% в группе плацебо (16).
В другом исследовании сообщается о сходных результатах. Участникам давали 14 граммов желатина в день, затем среднее увеличение толщины отдельных волос составило около 11% (17).
Резюме: Опыт показывает, что желатин может увеличить влажность и плотность коллагена кожи.Это также может увеличить толщину волос.
Желатин очень богат глицином, который связан с функцией мозга.
Одно исследование показало, что прием глицина значительно улучшил память и некоторые аспекты внимания (2).
Прием глицина также связан с улучшением некоторых психических расстройств, таких как шизофрения.
Хотя не совсем понятно, что вызывает шизофрению, исследователи полагают, что аминокислотный дисбаланс может играть роль.
Глицин является одной из аминокислот, которая была изучена у людей с шизофренией, и было показано, что добавки с глицином уменьшают некоторые симптомы (18).
Также было обнаружено, что он уменьшает симптомы обсессивно-компульсивного расстройства (OCD) и дисморфофобии (BDD) (19).
Резюме: Глицин, аминокислота в желатине, может улучшить память и внимание. Также было обнаружено, что он уменьшает симптомы некоторых психических расстройств, таких как шизофрения и ОКР.
Желатин практически не содержит жиров и углеводов, в зависимости от того, как он сделан, поэтому он довольно низкокалорийен.
Исследования показывают, что это может даже помочь вам похудеть.
В одном исследовании 22 человека получили по 20 г желатина. В результате они испытали повышение уровня гормонов, которые, как известно, снижают аппетит, и сообщили, что желатин помог им чувствовать себя сытыми (20).
Многие исследования показали, что диета с высоким содержанием белка может помочь вам чувствовать себя полнее. Однако тип белка, который вы едите, играет важную роль (21, 22).
Одно исследование дало 23 здоровым людям желатин или казеин, белок, содержащийся в молоке, как единственный белок в их рационе в течение 36 часов. Исследователи обнаружили, что желатин уменьшает чувство голода на 44% больше, чем казеин (23).
Резюме: Желатин может помочь с потерей веса. Это низкокалорийный и было показано, чтобы помочь уменьшить аппетит и увеличить чувство сытости.
Исследования показывают, что употребление желатина может быть полезным для здоровья.
Это может помочь вам уснуть
Аминокислота глицин, которая содержится в желатине, была показана в нескольких исследованиях, которые помогают улучшить сон.
В двух исследованиях высокого качества участники принимали 3 грамма глицина перед сном. Они значительно улучшили качество сна, легче уснули и на следующий день были менее уставшими (24, 25).
Около 1–2 столовых ложек (7–14 г) желатина дает 3 г глицина (9).
Это может помочь при диабете 2 типа
Способность желатина помогать с потерей веса может быть полезной для людей с диабетом 2 типа, где ожирение является одним из основных факторов риска.
Помимо этого, исследования показали, что прием желатина может также помочь людям с диабетом 2 типа контролировать уровень сахара в крови.
В одном исследовании 74 человека с диабетом 2 типа получали либо 5 г глицина, либо плацебо каждый день в течение трех месяцев.
Группа, получавшая глицин, имела значительно более низкие показатели HbA1C через три месяца, а также уменьшила воспаление. HbA1C – это показатель среднего уровня сахара в крови человека с течением времени, поэтому более низкие показатели означают лучший контроль уровня сахара в крови (26).
Это может улучшить здоровье кишечника
Желатин также может играть роль в здоровье кишечника.
В исследованиях на крысах было показано, что желатин помогает защитить стенку кишечника от повреждения, хотя как это происходит, не совсем понятно (27).
Одна из аминокислот в желатине, называемая глутаминовой кислотой, превращается в глютамин в организме. Глютамин, как было показано, улучшает целостность стенки кишечника и помогает предотвратить «протекание кишечника» (3).
«Плотная кишка» – это когда стенка кишки становится слишком проницаемой, что позволяет бактериям и другим потенциально опасным веществам проходить из кишечника в кровоток, и этот процесс не должен происходить нормально (28).
Считается, что это способствует распространению заболеваний кишечника, таких как синдром раздраженного кишечника (СРК).
Это может уменьшить повреждение печени
Во многих исследованиях изучалось защитное действие глицина на печень.
Глицин, который является наиболее распространенной аминокислотой в желатине, помогает крысам при алкогольных повреждениях печени. В одном исследовании животные, получавшие глицин, имели снижение повреждения печени (29).
Кроме того, исследование кроликов с повреждениями печени показало, что введение глицина повышает функцию печени и кровоток (30).
Это может замедлить рост рака
Ранние исследования на животных и клетках человека показывают, что желатин может замедлять рост некоторых видов рака.
В исследовании раковых клеток человека в пробирках желатин из кожи свиньи уменьшал рост клеток от рака желудка, рака толстой кишки и лейкемии (31).
Другое исследование показало, что желатин из кожи свиньи продлевает жизнь мышей с раковыми опухолями (32).
Кроме того, исследование на живых мышах показало, что размер опухоли был на 50–75% меньше у животных, которых кормили рационом с высоким содержанием глицина (33).
Это, как говорится, это нужно исследовать намного больше, прежде чем какие-либо рекомендации могут быть сделаны.
Резюме: Предварительные исследования показывают, что аминокислоты в желатине могут помочь улучшить качество сна, снизить уровень сахара в крови и защитить кишечник.
Вы можете купить желатин в большинстве магазинов или приготовить его дома из животных частей.
Вы можете использовать детали от любого животного, но популярными источниками являются говядина, свинина, баранина, курица и рыба.
Если вы хотите попробовать сделать это самостоятельно, вот как:
Ингредиенты
- 3–4 фунта (около 1.5 кг) костей животных и соединительной ткани
- Достаточно воды, чтобы покрыть кости
- 1 столовая ложка (18 грамм) соли (необязательно)
Указания
- Положите кости в кастрюлю или мультиварку. Если вы используете соль, добавьте ее сейчас.
- Налейте достаточно воды, чтобы просто покрыть содержимое.
- Довести до кипения, а затем уменьшить огонь до кипения.
- Варить на медленном огне до 48 часов. Чем дольше он готовится, тем больше желатина вы будете извлекать.
- Процедить жидкость, а затем дать ей остыть и затвердеть.
- Удалите жир с поверхности и выбросьте его.
Это очень похоже на приготовление костного бульона, который также является фантастическим источником желатина.
Желатин будет держаться неделю в холодильнике или год в морозилке. Используйте это, размешанное в соусах и соусах, или добавьте это к десертам.
Если у вас нет времени, чтобы сделать свой собственный, то его также можно купить в виде листа, гранул или порошка.Предварительно приготовленный желатин можно размешать в горячие продукты или жидкости, такие как рагу, бульоны или подливки.
Также возможно обогащать его холодными продуктами или напитками, включая смузи и йогурты. Вы можете предпочесть использовать гидролизат коллагена для этого, так как он имеет те же преимущества для здоровья, что и желатин без желеобразной текстуры.
Резюме: Желатин можно приготовить в домашних условиях или купить заранее. Его можно размешивать в соусы, соусы или смузи.
Желатин богат белком и обладает уникальным аминокислотным профилем, который дает ему много потенциальных преимуществ для здоровья.
Существуют доказательства того, что желатин может уменьшить боль в суставах и костях, повысить функцию мозга и помочь уменьшить признаки старения кожи.
Поскольку желатин бесцветный и безвкусный, его очень легко включить в свой рацион.
Вы можете приготовить желатин в домашних условиях, следуя простому рецепту, или купить его заранее приготовленным, чтобы добавить к своей повседневной еде и напиткам.
Когда-нибудь делал свой собственный запас, хранил его в холодильнике на ночь и в итоге получил желе вместо жидкости?
Вы когда-нибудь делали шаткую сладкую панна-котту, которая только-только заходит в холодильник?
Или сделал блестящую, тонкую зеркальную глазурь, чтобы накрыть свой торт?
Возможно, вы этого не понимаете, но, несмотря на то, что они на вкус и выглядят так по-разному, что у желе и панна котты есть одно большое сходство: желатин.Желатин – это то, что превращает эти две жидкости в гель, превращая его в «гелеобразующий агент». Но это может быть привередливым, если вы не используете это правильно.
Откуда берется желатин?
Желатин начинается с коллагена, который является одним из наиболее распространенных белков у животных и рыб (включая человека). Говядина, свинина и рыба – самые распространенные материалы, используемые для производства желатина из коллагена. Шкуры и шкуры особенно богаты коллагеном.
Коллагенсостоит из очень больших белков, он плохо растворяется в воде и очень прочный.Коллаген – это так называемая «соединительная ткань» в мясе. Мясо с большим количеством коллагена жесткое. Единственный способ сделать их деликатными и развалиться – это готовить их в течение длительного времени или под высоким давлением, как, например, при приготовлении тушеной или тушеной свинины.
Коллаген не ведет себя совсем как желатин в вашей гладкой, нежной панна котте. Но, готовя его в мясных нарезках, он становится мягким и нежным. Во время приготовления пищи произошло то, что коллаген превратился в желатин! Это также причина, по которой бульон, окружающий мясо, может превратиться в гель при его охлаждении.Образующийся желатин вызывает это.
Эта зеркальная глазурь также содержит желатин! Это помогает сделать его таким блестящим.Превращение коллагена в желатин в промышленности
Если вы хотите сделать большое количество желатина, вы не будете использовать эти высококачественные кусочки мяса, такие как плечо, чтобы сделать желатин. Вместо этого вы используете шкуры, шкуры и т. Д., Чтобы сделать желатин. По сути, этот процесс такой же, как и при изготовлении желатина из вытащенной свинины, но включает несколько дополнительных шагов для эффективного преобразования всего этого коллагена в желатин.
Желатин нельзя легко извлечь из животных. Сырье необходимо предварительно обработать, чтобы получить чистый коллаген, который затем можно превратить в желатин. Во время этой предварительной обработки удаляются жиры, минералы и другие нежелательные компоненты. Производители также обрабатывают сырье кислотами или щелочами и энзимами, чтобы помочь «ослабить» коллаген. Коллаген уже начинает разрушаться и его легче извлечь.
После предварительной обработки материалов они нагреваются.Во время этого хорошо контролируемого процесса белки коллагена распадаются на более мелкие компоненты. Производитель должен тщательно контролировать все эти процессы, чтобы убедиться, что они производят желатин с желаемыми свойствами. Если коллаген распадается слишком сильно, он образует клей, а если он не распадается достаточно, он не образует эти гибкие гели.
Что такое желатин?
Коллаген – это большой комплексный белок. Когда вы делаете желатин, этот белок распадается на более мелкие кусочки, называемые пептидами.Белок буквально нарезать на кусочки. Разрезая большой белок на куски, его свойства значительно изменяются, например, он лучше растворяется в воде и приобретает способность к гелеобразованию.
Как работает желатин?
Особенность желатина в том, что он может образовывать очень хорошие гели. Эти гели тают во рту и являются довольно гибкими и эластичными. Так как же желатин образует эти гели?
Чтобы сделать желатиновый гель, сначала нужно растворить желатин в теплой воде.Как только вы начнете охлаждать смесь, белки захотят перестроиться. В результате они начинают формировать структуры, они снова попытаются свернуться и взаимодействовать между собой. Три основных типа взаимодействия между белковыми молекулами заставляют их сохранять свою структуру:
- Водородные связи: это связи между OH-группами, которые указывают наружу белков
- Гидрофобные взаимодействия: части белка, которые не предпочитают сидеть в воде, но в жире, называются гидрофобными.В воде они будут пытаться лежать вместе.
- Ионные взаимодействия: части белков имеют заряд, который может быть как положительным, так и отрицательным. Позитив и негатив привлекают и таким образом стабилизируют друг друга.
Все эти взаимодействия имеют важную общую черту: они не постоянны, а обратимы. Всякий раз, когда вы нагреваете желатиновый гель, эти связи снова исчезнут, и вы снова получите жидкость!
Почему он образует гель?
Так почему же эти взаимодействия приводят к образованию геля? Вы делаете гель, когда уловили жидкость внутри.Жидкость больше не может свободно двигаться, и в результате жидкость превращается в нечто твердое, гель. Эта сеть желатиновых белков очень хорошо удерживает молекулы воды. Они попали в ловушку между ними.
Другие примеры геля
Есть много других молекул, которые могут образовывать гели. Большинство гелей не будут такими же эластичными и гладкими, как желатин. Хорошими примерами являются пектин (часть варенья), агар-агар (обычная вегетарианская альтернатива желатину), а также много крахмалов.Все они представляют собой большие сложные молекулы, которые могут хорошо структурироваться в жидкости, захватывая молекулы жидкости между ними.
Различные виды желатина
Как мы упоминали ранее в этом посте, способ производства желатина повлияет на его конечную производительность. Есть несколько вещей, которые вы можете остерегаться.
Источник
Желатин может быть изготовлен из любой части животного или рыбы, содержащей много коллагена. Однако на самом деле его чаще всего готовят из свиньи, говядины или рыбы.Будет ли желатин сделан из молодого или старого животного, будет влиять, насколько сильный конечный желатин. Кроме того, рыбий желатин в целом делает более слабый гель, чем два других.
Сила цветения
Чем больше желатина вы используете для приготовления геля, тем сильнее и крепче становится гель. Но сила зависит не только от концентрации. Некоторые желатины просто сильнее, чем другие. У производителей есть способ указать это через так называемую силу цветения (g).Значение цветения измеряется путем нажатия на гель желатина и определения веса, который можно нанести на гель до его разрушения. Производители используют стандартизированный тест, чтобы определить это.
Только один пример желатина: порошковая формаЛист против порошка
Вы найдете желатин в виде порошка или листа. Оба типа желатиновые и сделаны почти одинаково, только конечные этапы будут отличаться. Оба могут быть использованы для одинаковых приложений. Вам придется конвертировать количества из одного в другое, что может быть хлопот.Часто лучше просто следовать инструкциям на коробке, так как это также будет учитывать силу цветения (что не всегда дается на упаковке!).
Как использовать желатин
Поскольку существует много разных желатинов, всегда разумно следовать как рецепту, так и инструкциям на коробке, чтобы получить желаемый результат. К счастью, есть некоторые стандартные шаги, которые вы всегда можете выполнить.
1. Желатин гидратный
Когда вы используете желатин, вы заметите, что рецепты всегда говорят вам, чтобы впитать желатин при комнатной температуре, а не в теплой воде.Желатин, который вы покупаете, был высушен, чтобы обеспечить его сохранность в течение длительного периода времени. Следовательно, требуется некоторое время для повторного увлажнения, то есть для поглощения воды. Замочив его в холодной воде, вы убедитесь, что все гидратируется, прежде чем добавлять его в свой продукт. Производители крупных заводов могут добавлять желатин непосредственно в горячую воду, но у них, как правило, есть хорошие смесители, чтобы гарантировать, что все частицы разбиты.
2. Не кипятите желатин
После того, как вы добавили желатин в свой продукт, вы не должны больше его нагревать.Желатин, и хотя он может выдерживать довольно теплые температуры, он со временем сломается, если вы будете держать его при этих температурах слишком долго. В результате белки становятся слишком маленькими, чтобы сформировать надлежащие гели. Поэтому, если вам нужно готовить / варить ваш продукт, сделайте это до того, как добавите желатин.
Как только вы закончите нагревание других ингредиентов, вы можете добавить гидратированный желатин. Нет проблем добавить его в теплую смесь. На самом деле, это поможет желатину быстро и полностью раствориться, так как он начнет формировать гель только ниже ок.35C.
3. Требуется время, чтобы укрепиться
Желатин требует времени, чтобы сформировать структуру геля. Большинство рецептов скажут вам подождать несколько часов. За это время смесь может остыть, а после охлаждения желатиновые белки должны самоорганизоваться. Даже после того, как гель сформирован, он будет продолжать затвердевать и укрепляться. Если вы оставите панна-котту в холодильнике на пару дней, вы заметите, что она застыла по сравнению со свежей. Конечно, оно не затвердеет бесконечно, и через некоторое время оно стабилизируется.
4. Не замораживать желатиновые гели
Желатиновые гели не очень устойчивы к низким температурам замерзания. Кристаллы льда, которые образуются в морозильной камере, могут разрушить структуры геля, и в результате некоторое количество воды будет просачиваться, когда вы снова разморозите их. Просто это уже не так сильно. Лучше всего хранить желатиновые закуски в холодильнике.
Жареный зефир! Зефир также содержит желатин. Одна из причин, по которой они размягчаются при обжаривании, заключается в том, что желатиновая структура теряет часть своей прочности! Устранение неполадокжелатиновых гелей
Желатин – это белок, и для работы геля важно, чтобы белок оставался неповрежденным.Как мы обсуждали ранее, чрезмерное нагревание может разрушить желатин и снизить прочность геля. Но это еще не все, что влияет на желатиновые гели.
ананас ломает желатин
Некоторые фрукты (вероятно, самый известный пример – ананас) содержат ферменты (протеазы), которые могут расщеплять белки. Таким образом, они также могут расщеплять желатин, что приводит к более слабому гелю.
Ферменты могут быть деактивированы нагреванием (ферменты также являются типом белка). Поэтому можно использовать отварной ананас, чтобы сделать ананасовое желе.
Влияние других ингредиентов
Помимо полного расщепления желатина, другие ингредиенты могут также влиять на белковые нити, которые образуют гель. Кислоты и соли имеют тенденцию ослаблять гель, тогда как молоко и сахар усиливают его. Если вы знаете, что будете использовать многие из них, возможно, вы захотите отрегулировать количество желатина в рецепте, чтобы компенсировать это.
Не счастлив? Растопить и начать все сначала!
Желатиновый гель является обратимым. Это означает, что вы можете растопить желатиновый гель и придать ему еще одну форму, если вы не довольны им.Вы можете сделать это, просто разогрев гель. Опять же, не доводите его до кипения, просто нагрейте его достаточно, чтобы он снова стал мягким и придал ему форму.
Желатин – это белок, а чрезмерное и повторяющееся тепло будет медленно разрушать белки В результате вы не сможете бесконечно проделывать этот трюк по обновлению, через некоторое время он потеряет свою силу.
- Разные конфеты из желатина. Некоторые из них также сделаны из крахмала (что не меняет способ желатина).
- Обратите внимание, как эти медведи изменили форму? Расплавив желатин, они расплющились!
с использованием желатина
Желатин можно употреблять в самых разных блюдах, как несладких, так и сладких.Любой домашний говяжий бульон будет содержать желатин. Зефир, панна котта и много конфет (включая голландскую лакрицу) содержат желатин. Если вы хотите сделать впечатляющий блестящий декор для своего торта, зеркальную глазурь, вам также понадобится желатин. Вы также можете найти желатин в йогуртах, хотя вам не нужен желатин, чтобы сделать йогурт, йогурт сам по себе может образовывать гель.
Источники
Madehow.com, чтобы узнать больше о процессе производства желатина.
PBGelatins описывают свой производственный процесс более подробно с хорошим компактным обзором.
Эта статья немного сложнее, но содержит много фактов и цифр, а также более подробную информацию о желатине.
Научная статья о различных источниках желатина.
Маккензи за объяснение силы цветения.
Гарольд МакГи, «О еде и кулинарии», ссылка
Редакторы кулинарного искусства, наука о желатине, от Fine Cooking # 32, ссылка
Simpson, B.K., Пищевая биохимия и пищевая промышленность, 2012, глава 21, ссылка
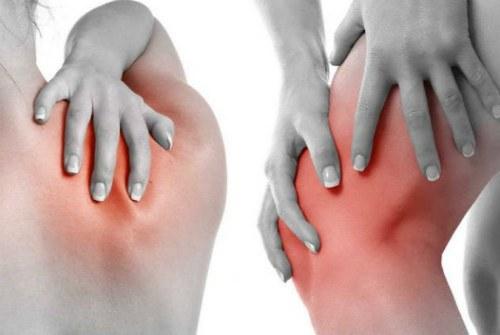
,9 из лучших вариантов для боли в суставах
Многие люди имеют дело с хронической болью в суставах в коленях, руках, локтях, плечах и в других местах. В большинстве случаев это вызвано наиболее распространенным типом артрита, остеоартрита. Эта форма артрита поражает почти четверть людей в Соединенных Штатах.
Обезболивающие, такие как ацетаминофен (Tylenol) или нестероидные противовоспалительные препараты, такие как ибупрофен (Advil), обычно являются первым выбором для облегчения боли в суставах.
Существуют также десятки добавок, которые утверждают, что для лечения боли в суставах, но какие из них действительно работают? Вот посмотрите на 9 из лучших вариантов и что о них говорит существующее исследование.
Глюкозамин – это естественный компонент хряща, вещество, которое предотвращает трения костей друг о друга и вызывает боль и воспаление. Это также может помочь предотвратить разрушение хряща, которое может случиться при артрите.
Многие добавки, предназначенные для лечения боли в суставах, содержат глюкозамин, который является одним из наиболее хорошо изученных добавок при остеоартрите. Но, несмотря на это исследование, все еще есть некоторые вопросы о том, как хорошо это работает.
В добавках содержится два типа глюкозамина: глюкозамина гидрохлорид и глюкозамина сульфат.
Один метаанализ показал, что продукты, содержащие гидрохлорид глюкозамина, мало помогают в боли в суставах, вызванной остеоартритом. Другое исследование показывает, что глюкозамина сульфат действительно улучшает эти симптомы, поэтому он может быть лучшим вариантом, чем гидрохлорид глюкозамина.
При приеме в течение длительного периода времени глюкозамина сульфат может также помочь замедлить прогрессирование остеоартрита. Исследования показывают, что он замедляет сужение суставного пространства, что является признаком ухудшения состояния при приеме на срок до трех лет.
Попробуйте: Сульфат глюкозамина обычно принимается один раз в день в дозе 1500 миллиграмм (мг). Если это нарушает ваш желудок, попробуйте распределить его на три дозы по 500 мг каждая. Вы можете найти добавки сульфата глюкозамина на Amazon.
Как и глюкозамин, хондроитин является строительным блоком хряща. Это может также помочь предотвратить разрушение хряща от остеоартрита.
Многие клинические исследования показали, что хондроитин может уменьшить боль в суставах и скованность у людей с остеоартрозом.Около 53 процентов людей, которые принимают хондроитин, имеют боль в 20 или более процентов от боли в колене.
Хондроитин сульфат может также замедлить прогрессирование остеоартрита при длительном приеме. Исследования показывают, что это замедляет сужение суставного пространства при приеме на срок до 2 лет.
Совместные добавки часто сочетают хондроитин с глюкозамином. Но до сих пор неясно, лучше ли принимать комбинированную добавку, чем принимать одну или другую самостоятельно.
Попробуйте: Хондроитин обычно принимается в дозе от 400 до 800 мг два или три раза в день.Вы можете найти добавки хондроитина на Amazon.
S-аденозил-L-метионин (SAMe) является добавкой, обычно используемой для облегчения симптомов депрессии и остеоартрита. Ваша печень естественно производит то же самое из аминокислоты под названием метионин. Он имеет несколько функций, в том числе помогает в производстве и ремонте хряща.
При приеме в качестве добавки SAMe может помочь при симптомах болей в суставах, вызванных остеоартритом. Он может быть столь же эффективным, как противовоспалительный препарат целекоксиб (Celebrex).В одном исследовании, проведенном в 2004 году, целекоксиб улучшил симптомы больше, чем САМ после месяца лечения. Но ко второму месяцу лечение было сопоставимым.
Попробуйте: ЖЕ обычно принимают в дозах от 200 до 400 мг три раза в день. Имейте в виду, что это может занять некоторое время, чтобы заметить результаты. Вы можете найти те же добавки на Amazon.
Куркума является одним из самых популярных добавок для лечения боли, в том числе боли в суставах, вызванной остеоартритом. Его обезболивающее действие связано с химическим соединением в куркуме под названием куркумин.Куркумин обладает противовоспалительным действием.
Хотя исследования куркумы для боли в суставах ограничены, анализ исследований показал, что он улучшает симптомы боли в суставах больше, чем плацебо и может быть сопоставим с ибупрофеном.
Попробуйте: Куркуму обычно принимают в дозе 500 мг два-четыре раза в день. Вы можете найти дополнения куркумы на Амазонке.
Узнайте больше о преимуществах куркумы и куркумина.
Босвеллия, также известная как индийский ладан, обычно используется при болях, вызванных артритом.Химические вещества в этом экстракте, называемые босвеллиевыми кислотами, оказывают противовоспалительное действие.
Клинические исследования показали, что экстракты босвеллии улучшают болевые симптомы у людей с остеоартритом в большей степени, чем плацебо.
Попробуйте: В исследованиях по применению босвеллии при болях в суставах применялись дозы в диапазоне от 100 мг один раз в день до 333 мг три раза в день. Вы можете найти дополнения Босвеллия на Амазонке.
Авокадо-соевые неомыляемые вещества (ASU) относятся к типу экстракта из авокадо и соевых масел, который может помочь предотвратить разрушение хряща.Это также может помочь восстановить хрящ.
Клинические исследования показывают, что у людей с остеоартрозом АСУ улучшают болевые симптомы больше, чем плацебо.
Попробуйте: Типичная доза ASU составляет 300 мг в день. Вы можете найти дополнения ASU на Amazon.
Коготь дьявола, также называемый harpagophytum, содержит химическое вещество под названием гарпогозид, обладающее противовоспалительным действием.
Принятие дьявольского когтя может помочь при болях в суставах от остеоартрита. В одном исследовании дьявольский коготь работал так же хорошо, как и противовоспалительное средство под названием диацереин.Тем не менее, поскольку не существует большого количества исследований этой добавки для остеоартрита, необходимы более качественные исследования.
Попробуйте: В большинстве исследований дьявольского когтя использовались дозы от 600 до 800 мг три раза в день. Вы можете найти дьявольские когти на Амазонке.
Рыбий жир содержит омега-3 жирные кислоты, докозагексаеновую и эйкозапентаеновую, которые обладают противовоспалительным действием.
Анализ клинических исследований показывает, что прием добавок с рыбьим жиром уменьшает симптомы, такие как боль в суставах, у людей с ревматоидным артритом.Но это, кажется, не уменьшает симптомы остеоартрита.
Попробуйте: Типичные дозы рыбьего жира колеблются от 300 до 1000 мг в день. Вы можете найти добавки рыбьего жира на Amazon.
Метилсульфонилметан (МСМ) – еще один распространенный ингредиент добавок, которые, как говорят, помогают при болях в суставах.
В одном исследовании МСМ улучшил боль и функционирование по сравнению с плацебо у людей с остеоартрозом.
Попробуйте: Типичные дозы МСМ варьируются от 1500 до 6000 грамм в день, иногда делятся на две дозы.Вы можете найти добавки МСМ на Amazon.
Выбор добавки для боли в суставах может быть огромным из-за количества доступных продуктов. Многие из этих продуктов содержат несколько ингредиентов. Имейте в виду, что длинный список ингредиентов не всегда способствует лучшему продукту. Кроме того, эти продукты не регулируются Управлением по контролю за продуктами и лекарствами США, поэтому внимательно читайте этикетки.
В некоторых случаях добавленные ингредиенты не приносят пользы для здоровья суставов. Другие могут содержать несколько полезных ингредиентов, таких как глюкозамин и хондроитин.Но нет особых доказательств того, что принимать добавки, содержащие несколько ингредиентов, более эффективно, чем принимать один ингредиент. Кроме того, некоторые из этих продуктов содержат слишком мало одного или нескольких ингредиентов, чтобы быть полезными.
Прежде чем выбрать добавку, поговорите со своим врачом или фармацевтом о других лекарствах, которые вы принимаете, чтобы они могли проверить возможные взаимодействия. Некоторые добавки для здоровья суставов могут взаимодействовать с определенными лекарствами, такими как разжижители крови.
Что такое желатин? (с картинками)
Желатин, или желатин, представляет собой вещество, полученное при переработке животного коллагена. С коммерческой точки зрения это чаще всего получают из шкур крупного рогатого скота, костей и свиной кожи. Вопреки распространенному мнению, это не от ног или рогов животных, которые сделаны в основном из кератина, а не коллагена.
 Одним из многих применений желатина является гелеобразующий агент.
Одним из многих применений желатина является гелеобразующий агент.В своей основной форме коммерчески обработанный пищевой желатин представляет собой безвкусный бежевый или бледно-желтый порошок или гранулы. Он состоит в основном из белка, с небольшим процентом минеральных солей и воды, составляющих баланс. Желатин содержит 18 аминокислот. Из десяти незаменимых аминокислот, необходимых для здоровья человека, ему не хватает только триптофана.
 Желатин используется в качестве покрытия для таблеток.
Желатин используется в качестве покрытия для таблеток.Пищевой желатин чрезвычайно универсален.Помимо вездесущих десертов Jell-O®, популярных как в столовых, так и в домашних кухнях по всему миру, его можно найти в удивительном ассортименте продуктов питания. В перерабатывающей пищевой промышленности используется загуститель, гелеобразующий агент, стабилизатор и эмульгатор. Таким образом, его можно найти в таких разнообразных продуктах, как йогурт, паштет, заливное, зефир и жевательные конфеты, супы, заправки для салатов и консервированная ветчина.
 Консервированная ветчина может содержать пищевой желатин.
Консервированная ветчина может содержать пищевой желатин.Пищевой желатин также широко используется в фармацевтической промышленности. Поскольку он легко усваивается, его предпочитают в качестве покрытия для лекарственных таблеток и капсул. Содержащие лекарства капсулы также сделаны из этого вещества.
 Желатин используется для изготовления жевательных конфет.
Желатин используется для изготовления жевательных конфет.Другие несъедобные виды использования включают производство пленки в фотоиндустрии. В индустрии развлечений он используется для производства капсул с краской, выпущенных из пейнтбольных ружей.
Извлечение коллагена из сырья животного происхождения для производства желатина в промышленных масштабах требует процесса, который включает стадии кипения и замачивания в сильном кислотном или основном растворе для высвобождения или гидролиза белка.После извлечения белок затем сушат. Желатин может быть сформирован в листы, называемый листовым желатином, или измельчен в гранулы или порошок. Срок его хранения очень продолжительный, при условии, что он хранится при регулируемой температуре и защищен от влаги.
Поскольку оно очищено от продуктов животного происхождения, соблюдаются строгие правила обработки, чтобы обеспечить чистоту и качество готового продукта.Многочисленные тесты исследуют желатин на наличие патогенных микроорганизмов, загрязняющих веществ и других примесей.
Домашний повар, желающий приготовить желатин для использования в заливных или других кулинарных целях, может легко сделать это, проварив коллагенсодержащие кости животных или рыб, а затем процедить и охладить жидкость. Желатин застывает при охлаждении.
Желатин, подаваемый в бульоне или в мерцающем, украшенном драгоценными камнями кургане, усеянном кусочками фруктов, предлагает некоторые питательные льготы. Многие считают, что это полезно для поддержания здоровых костей и суставов и привлекательных волос и ногтей. Веками он ценился как пищеварительная помощь и кишечная пустышка, поэтому популярность подливок и супов, содержащих его, служила наряду с богатой едой.
Как пищевая добавка, однако, это вещество вносит небольшой вклад в текстуру своего основного продукта. При добавлении в обработанные пищевые продукты очень мало пользы в питании.
 Йогурт может содержать желатин.,
Йогурт может содержать желатин.,Амфицельные позвонки: Амфицельные позвонки – это… Что такое Амфицельные позвонки?
Амфицельные позвонки – это… Что такое Амфицельные позвонки?
- Амфицельные позвонки
вогнуты спереди и сзади и противополагаются позвонкам процельным, или вогнутым спереди, и опистоцельным, или вогнутым сзади. При амфицельном типе хорда удерживается между позвонками, а при прочих двух — внутри тела позвонков. А. позвонки свойственны рыбам, хвостатым амфибиям и Hatteria и гекконам из рептилий, а равно ископаемым птицам Archaeopteryx и Ichtyornis. Lepidosteus из ганоидных рыб и пингвины имеют опистоцельные позвонки; у высших амфибий и большинства рептилий позвонки процельные. Наконец, у птиц и млекопитающих поверхности позвонков седлообразные или плоские и между соседними позвонками залегают прослойки волокнистого хряща, или мениски (menisci), свойственные также Hatteria и крокодилам.
В. М. Ш.
Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона. — С.-Пб.: Брокгауз-Ефрон. 1890—1907.
- Амфиумы
- Амфора
Смотреть что такое “Амфицельные позвонки” в других словарях:
ПОЗВОНКИ — (vertebrae), костные или хрящевые (у акуловых рыб) элементы, составляющие позвоночник. В филогенезе и онтогенезе прослеживается множественное формирование П., идущее разл. путями у позвоночных разных групп. У круглоротых (миноги) развиваются 2… … Биологический энциклопедический словарь
Позвонки * — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Позвонки — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Мезозухии — ? † Мезозухии … Википедия
Отряд Бесхвостые земноводные (Есаиdata, или Anura) — Бесхвостые земноводные представляют собой наиболее высокоорганизованный и богатый представителями отряд. Разнообразие видов бесхвостых амфибий в 6, 5 раза больше, чем хвостатых, и в 32 раза бюлыпе, чем безногих. Ныне живущих бесхвостых… … Биологическая энциклопедия
Семейство Цепкопалые, или Гекконы (Gekkonidae) — Под названием цепкопалых, или гекконов, объединяют обширную группу небольших и средней величины весьма своеобразных ящериц, характеризующихся в большинстве случаев двояковогнутыми (амфицельными) позвонками, утратой височных дуг,… … Биологическая энциклопедия
Углозубы — Личинка Hynobius kimurae … Википедия
Амбистомовые — Мраморная амбистома … Википедия
Семейство Безлегочные саламандры (Plethodontidae) — Безлегочные саламандры самое большое семейство хвостатых земноводных, объединяющее около 175 видов, входящих в 24 рода. Все представители утратили легкие и перегородку между предсердиями, что было связано с переходом к постоянноводному… … Биологическая энциклопедия
ИХТИОРНИСЫ — (Ichthyornithes), вымерший надотряд веерохвостых птиц. Единств. отряд ихтиорнисообразные (Ichthyornithiformes). Место в системе неопределённо. Известны из верхнего мела (Канзас, Техас и Вайоминг, США, в СССР Узбекистан). И. имели хорошо развитые… … Биологический энциклопедический словарь
Опистоцельные позвонки – это… Что такое Опистоцельные позвонки?
- Опистоцельные позвонки
представляют сочленовную ямку сзади и сочленовный бугор спереди. Они свойственны лишь немногим формам: Lepidosteus из ганоидов, некоторым саламандровым и Pipa из амфибий, пингвинам из птиц и еще встречаются в шейной области некоторых копытных.
Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона. — С.-Пб.: Брокгауз-Ефрон. 1890—1907.
- Опимий
- Описфодом
Смотреть что такое “Опистоцельные позвонки” в других словарях:
ПОЗВОНКИ — (vertebrae), костные или хрящевые (у акуловых рыб) элементы, составляющие позвоночник. В филогенезе и онтогенезе прослеживается множественное формирование П., идущее разл. путями у позвоночных разных групп. У круглоротых (миноги) развиваются 2… … Биологический энциклопедический словарь
Позвонки * — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Позвонки — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Амфицельные позвонки — вогнуты спереди и сзади и противополагаются позвонкам процельным, или вогнутым спереди, и опистоцельным, или вогнутым сзади. При амфицельном типе хорда удерживается между позвонками, а при прочих двух внутри тела позвонков. А. позвонки… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Отряд Хвостатые земноводные (Urodela, или Caudata) — Хвостатых земноводных относительно немного около 280 видов. Все хвостатые амфибии характеризуются тем, что имеют удлиненное туловище, переходящее в хорошо развитый хвост. Передние ноги имеют от 3 до 4, задние от 2 до 5 пальцев. У… … Биологическая энциклопедия
Бесхвостые земноводные — (Salientia) отряд земноводных (См. Земноводные). Ныне живущие Б. з. во взрослом состоянии имеют короткое, широкое тело; хвост исчезает во время Метаморфоза, а хвостовой отдел позвоночника превращается в палочковидную кость Уростиль. Обе… … Большая советская энциклопедия
Панцирные щуки — (Lepisosteiformes, ранее Lepidosteiformes) отряд пресноводных рыб группы ганоидных. Удлинённое вальковатое тело П. щ. покрыто панцирем из прочных ромбовидных ганоидных чешуй; обонятельные мешки и ноздри расположены на конце удлинённого… … Большая советская энциклопедия
Рыбы (водные позвоночные) — Рыбы, водные позвоночные с непостоянной температурой тела; дышат жабрами, конечности непятипалого типа, обычно в виде плавников. 2 класса: круглоротые и собственно Р. Собственно Р. (Pisces) включают 7 подклассов: акантоды, артродиры и крылатые Р … Большая советская энциклопедия
Хвостатые земноводные — (Caudata) отряд земноводных. Вальковатое, иногда сильно удлинённое туловище переходит в сравнительно длинный, более или менее округлый или сжатый с боков хвост; в воде Х. з. плавают, совершая хвостом боковые движения, прижав ноги к телу и … Большая советская энциклопедия
Рыбы — I Рыбы водные позвоночные с непостоянной температурой тела; дышат жабрами, конечности непятипалого типа, обычно в виде плавников (См. Плавники). 2 класса: Круглоротые и собственно Р. Собственно Р. (Pisces) включают 7 подклассов:… … Большая советская энциклопедия
Эволюция позвоночного столба позвоночных. — Студопедия
В эволюционном ряду позвоночных животных хорда замещается позвоночным столбом, состоящим из хрящевых или костных позвонков. Количество их варьируется в отделах позвоночника в связи с развитием движений. Они образуются в соединительнотканной оболочке хорды. У круглоротых хорда полностью сохраняется, но в ее соединительнотканной оболочке развиваются палочковидные хрящи, которые рассматриваются как зачатки верхних дуг позвонков. У большинства рыб хорда, в большей или меньшей степени сжатая и деформированная образовавшимися телами хрящевых или костных позвонков, все же сохраняется, но опорой не служит. В остальных классах позвоночных животных хорда развивается лишь у зародышей, а затем вытесняется позвонками. Замещение хорды сегментарным позвоночным столбом увеличивает прочность осевого скелета при сохранении его гибкости (подвижности). Верхние дуги позвонков образуют канал, в котором лежит спинной мозг. Сложный рельеф позвонков обеспечивает возможности прикрепления мощной мускулатуры, а срастание различных позвонков в разных классах обеспечивает прочную опору.
У хрящевых и большинства костных рыб позвонки амфицельного типа (двояковогнутые), однако позвонки у вторых костные. Хорда сильно редуцирована, имеет четкообразное строение. В позвоночном столбе выделяют 2 отдела: туловищный и хвостовой, на то время как у земноводных дифференцировка дает 4 отдела (добавляются шейный и туловищный). Это показывает повышение разнообразности движений.
По форме у амфибий позвонки могут быть еще процельные (спереди вогнуты, а сзади выгнуты) и опистоцельные (выгнуты спереди и вогнуты сзади). У основания верхних дуг развиваются сочленовные отростки (сочленяются с этими отростками соседних позвонков), а в туловищном отделе есть поперечные отростки (у хвостатых крепятся ребра). У бесхвостых хвостовые срастаются в уростиль.
Эволюция столба у рептилий дала 5 отделов: шейный, грудной, поясничный, крестцовый и хвостовой. Здесь развивается шейный отдел (уже 2 позвонка) и уменьшается на 1 затылочный мыщелок. Типы позвонков в отделах и у разных представителей отличаются. Здесь же к грудным крепятся ребра, к поясничным тоже, но они не доходят до грудины. В хвостовом отделе у ящериц может наблюдаться аутотомия.
У птиц в шейном отделе увеличивается количество позвонков (шея заменяет отсутствие завитых передних конечностей). Атлант и эпистрофей имеют типичное для амниот строение, а остальные позвонки гетероцельного типа. Правда грудные позвонки образуют монолитную спинную кость. Все поясничные крестцовые и часть хвостовых срастаются в сложных крестец.
Позвонки млекопитающих платицельные, имеют плоские сочленовные поверхности, между которыми располагаются хрящевые диски. В отличие от птиц длина шеи определятся не количеством позвонков, а их длиной. Поясничные несут рудиментарные ребра. Кресцовый состоит из 4 – 10 сросшихся позвонков (только 2 истинно крестцовые).
Процельные позвонки – это… Что такое Процельные позвонки?
- Процельные позвонки
(vertebrae procoelae) — имеют вогнутую поверхность спереди и выпуклую сзади. Они свойственны большинству бесхвостых амфибий и рептилий.
В. М. Ш.
Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона. — С.-Пб.: Брокгауз-Ефрон. 1890—1907.
- Процеживание
- Апсида
Смотреть что такое “Процельные позвонки” в других словарях:
Позвонки * — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Позвонки — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Амфицельные позвонки — вогнуты спереди и сзади и противополагаются позвонкам процельным, или вогнутым спереди, и опистоцельным, или вогнутым сзади. При амфицельном типе хорда удерживается между позвонками, а при прочих двух внутри тела позвонков. А. позвонки… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Отряд Бесхвостые земноводные (Есаиdata, или Anura) — Бесхвостые земноводные представляют собой наиболее высокоорганизованный и богатый представителями отряд. Разнообразие видов бесхвостых амфибий в 6, 5 раза больше, чем хвостатых, и в 32 раза бюлыпе, чем безногих. Ныне живущих бесхвостых… … Биологическая энциклопедия
Мезозухии — ? † Мезозухии … Википедия
Семейство Цепкопалые, или Гекконы (Gekkonidae) — Под названием цепкопалых, или гекконов, объединяют обширную группу небольших и средней величины весьма своеобразных ящериц, характеризующихся в большинстве случаев двояковогнутыми (амфицельными) позвонками, утратой височных дуг,… … Биологическая энциклопедия
Ящерицы — (Lacertilia s. Sauria) рептилии с задним проходом в виде поперечной щели (Plagiotremata), с парным совокупительным органом, с зубами не в ячеях; обыкновенно снабжены передним поясом и всегда имеют грудину; в большинстве случаев с 4 мя… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Ящерицы — (Lacertilia s. Sauria) рептилии с задним проходом в видепоперечной щели (Plagiotremata), с парным совокупительным органом, сзубами не в ячеях; обыкновенно снабжены передним поясом и всегда имеютгрудину; в большинстве случаев с 4 мя конечностями,… … Энциклопедия Брокгауза и Ефрона
Семейство Чешуеноги (Pygopodidae) — Все чешуеноги обладают змееобразно вытянутым туловищем и по внешнему виду чрезвычайно напоминают змей. Это сходство со змеями подчеркивается также отсутствием передних и значительной редукцией задних конечностей, имеющих обычно вид… … Биологическая энциклопедия
Бесхвостые земноводные — (Salientia) отряд земноводных (См. Земноводные). Ныне живущие Б. з. во взрослом состоянии имеют короткое, широкое тело; хвост исчезает во время Метаморфоза, а хвостовой отдел позвоночника превращается в палочковидную кость Уростиль. Обе… … Большая советская энциклопедия
Значение «амфицельные позвонки»
Лексическое значение: определение
Общий запас лексики (от греч. Lexikos) — это комплекс всех основных смысловых единиц одного языка. Лексическое значение слова раскрывает общепринятое представление о предмете, свойстве, действии, чувстве, абстрактном явлении, воздействии, событии и тому подобное. Иначе говоря, определяет, что обозначает данное понятие в массовом сознании. Как только неизвестное явление обретает ясность, конкретные признаки, либо возникает осознание объекта, люди присваивают ему название (звуко-буквенную оболочку), а точнее, лексическое значение. После этого оно попадает в словарь определений с трактовкой содержания.
Словари онлайн бесплатно — открывать для себя новое
Словечек и узкоспециализированных терминов в каждом языке так много, что знать все их интерпретации попросту нереально. В современном мире существует масса тематических справочников, энциклопедий, тезаурусов, глоссариев. Пробежимся по их разновидностям:
- Толковые Найти значение слова вы сможете в толковом словаре русского языка. Каждая пояснительная «статья» толкователя трактует искомое понятие на родном языке, и рассматривает его употребление в контенте. (PS: Еще больше случаев словоупотребления, но без пояснений, вы прочитаете в Национальном корпусе русского языка. Это самая объемная база письменных и устных текстов родной речи.) Под авторством Даля В.И., Ожегова С.И., Ушакова Д.Н. выпущены наиболее известные в нашей стране тезаурусы с истолкованием семантики. Единственный их недостаток — издания старые, поэтому лексический состав не пополняется.
- Энциклопедические В отличии от толковых, академические и энциклопедические онлайн-словари дают более полное, развернутое разъяснение смысла. Большие энциклопедические издания содержат информацию об исторических событиях, личностях, культурных аспектах, артефактах. Статьи энциклопедий повествуют о реалиях прошлого и расширяют кругозор. Они могут быть универсальными, либо тематичными, рассчитанными на конкретную аудиторию пользователей. К примеру, «Лексикон финансовых терминов», «Энциклопедия домоводства», «Философия. Энциклопедический глоссарий», «Энциклопедия моды и одежды», мультиязычная универсальная онлайн-энциклопедия «Википедия».
- Отраслевые Эти глоссарии предназначены для специалистов конкретного профиля. Их цель объяснить профессиональные термины, толковое значение специфических понятий узкой сферы, отраслей науки, бизнеса, промышленности. Они издаются в формате словарика, терминологического справочника или научно-справочного пособия («Тезаурус по рекламе, маркетингу и PR», «Юридический справочник», «Терминология МЧС»).
- Этимологические и заимствований Этимологический словарик — это лингвистическая энциклопедия. В нем вы прочитаете версии происхождения лексических значений, от чего образовалось слово (исконное, заимствованное), его морфемный состав, семасиология, время появления, исторические изменения, анализ. Лексикограф установит откуда лексика была заимствована, рассмотрит последующие семантические обогащения в группе родственных словоформ, а так же сферу функционирования. Даст варианты использования в разговоре. В качестве образца, этимологический и лексический разбор понятия «фамилия»: заимствованно из латинского (familia), где означало родовое гнездо, семью, домочадцев. С XVIII века используется в качестве второго личного имени (наследуемого). Входит в активный лексикон. Этимологический словарик также объясняет происхождение подтекста крылатых фраз, фразеологизмов. Давайте прокомментируем устойчивое выражение «подлинная правда». Оно трактуется как сущая правда, абсолютная истина. Не поверите, при этимологическом анализе выяснилось, эта идиома берет начало от способа средневековых пыток. Подсудимого били кнутом с завязанными на конце узлом, который назывался «линь». Под линью человек выдавал все начистоту, под-линную правду.
- Глоссарии устаревшей лексики Чем отличаются архаизмы от историзмов? Какие-то предметы последовательно выпадают из обихода. А следом выходят из употребления лексические определения единиц. Словечки, которые описывают исчезнувшие из жизни явления и предметы, относят к историзмам. Примеры историзмов: камзол, мушкет, царь, хан, баклуши, политрук, приказчик, мошна, кокошник, халдей, волость и прочие. Узнать какое значение имеют слова, которые больше не употребляется в устной речи, вам удастся из сборников устаревших фраз. Архаизмамы — это словечки, которые сохранили суть, изменив терминологию: пиит — поэт, чело — лоб, целковый — рубль, заморский — иностранный, фортеция — крепость, земский — общегосударственный, цвибак — бисквитный коржик, печенье. Иначе говоря их заместили синонимы, более актуальные в современной действительности. В эту категорию попали старославянизмы — лексика из старославянского, близкая к русскому: град (старосл.) — город (рус.), чадо — дитя, врата — ворота, персты — пальцы, уста — губы, влачиться — волочить ноги. Архаизмы встречаются в обороте писателей, поэтов, в псевдоисторических и фэнтези фильмах.
- Переводческие, иностранные Двуязычные словари для перевода текстов и слов с одного языка на другой. Англо-русский, испанский, немецкий, французский и прочие.
- Фразеологический сборник Фразеологизмы — это лексически устойчивые обороты, с нечленимой структурой и определенным подтекстом. К ним относятся поговорки, пословицы, идиомы, крылатые выражения, афоризмы. Некоторые словосочетания перекочевали из легенд и мифов. Они придают литературному слогу художественную выразительность. Фразеологические обороты обычно употребляют в переносном смысле. Замена какого-либо компонента, перестановка или разрыв словосочетания приводят к речевой ошибке, нераспознанному подтексту фразы, искажению сути при переводе на другие языки. Найдите переносное значение подобных выражений в фразеологическом словарике. Примеры фразеологизмов: «На седьмом небе», «Комар носа не подточит», «Голубая кровь», «Адвокат Дьявола», «Сжечь мосты», «Секрет Полишинеля», «Как в воду глядел», «Пыль в глаза пускать», «Работать спустя рукава», «Дамоклов меч», «Дары данайцев», «Палка о двух концах», «Яблоко раздора», «Нагреть руки», «Сизифов труд», «Лезть на стенку», «Держать ухо востро», «Метать бисер перед свиньями», «С гулькин нос», «Стреляный воробей», «Авгиевы конюшни», «Калиф на час», «Ломать голову», «Души не чаять», «Ушами хлопать», «Ахиллесова пята», «Собаку съел», «Как с гуся вода», «Ухватиться за соломинку», «Строить воздушные замки», «Быть в тренде», «Жить как сыр в масле».
- Определение неологизмов Языковые изменения стимулирует динамичная жизнь. Человечество стремятся к развитию, упрощению быта, инновациям, а это способствует появлению новых вещей, техники. Неологизмы — лексические выражения незнакомых предметов, новых реалий в жизни людей, появившихся понятий, явлений. К примеру, что означает «бариста» — это профессия кофевара; профессионала по приготовлению кофе, который разбирается в сортах кофейных зерен, умеет красиво оформить дымящиеся чашечки с напитком перед подачей клиенту. Каждое словцо когда-то было неологизмом, пока не стало общеупотребительным, и не вошло в активный словарный состав общелитературного языка. Многие из них исчезают, даже не попав в активное употребление. Неологизмы бывают словообразовательными, то есть абсолютно новообразованными (в том числе от англицизмов), и семантическими. К семантическим неологизмам относятся уже известные лексические понятия, наделенные свежим содержанием, например «пират» — не только морской корсар, но и нарушитель авторских прав, пользователь торрент-ресурсов. Вот лишь некоторые случаи словообразовательных неологизмов: лайфхак, мем, загуглить, флэшмоб, кастинг-директор, пре-продакшн, копирайтинг, френдить, пропиарить, манимейкер, скринить, фрилансинг, хедлайнер, блогер, дауншифтинг, фейковый, брендализм. Еще вариант, «копираст» — владелец контента или ярый сторонник интеллектуальных прав.
- Прочие 177+ Кроме перечисленных, есть тезаурусы: лингвистические, по различным областям языкознания; диалектные; лингвострановедческие; грамматические; лингвистических терминов; эпонимов; расшифровки сокращений; лексикон туриста; сленга. Школьникам пригодятся лексические словарники с синонимами, антонимами, омонимами, паронимами и учебные: орфографический, по пунктуации, словообразовательный, морфемный. Орфоэпический справочник для постановки ударений и правильного литературного произношения (фонетика). В топонимических словарях-справочниках содержатся географические сведения по регионам и названия. В антропонимических — данные о собственных именах, фамилиях, прозвищах.
Толкование слов онлайн: кратчайший путь к знаниям
Проще изъясняться, конкретно и более ёмко выражать мысли, оживить свою речь, — все это осуществимо с расширенным словарным запасом. С помощью ресурса How to all вы определите значение слов онлайн, подберете родственные синонимы и пополните свою лексику. Последний пункт легко восполнить чтением художественной литературы. Вы станете более эрудированным интересным собеседником и поддержите разговор на разнообразные темы. Литераторам и писателям для разогрева внутреннего генератора идей полезно будет узнать, что означают слова, предположим, эпохи Средневековья или из философского глоссария.
Глобализация берет свое. Это сказывается на письменной речи. Стало модным смешанное написание кириллицей и латиницей, без транслитерации: SPA-салон, fashion-индустрия, GPS-навигатор, Hi-Fi или High End акустика, Hi-Tech электроника. Чтобы корректно интерпретировать содержание слов-гибридов, переключайтесь между языковыми раскладками клавиатуры. Пусть ваша речь ломает стереотипы. Тексты волнуют чувства, проливаются эликсиром на душу и не имеют срока давности. Удачи в творческих экспериментах!
Проект how-to-all.com развивается и пополняется современными словарями с лексикой реального времени. Следите за обновлениями. Этот сайт помогает говорить и писать по-русски правильно. Расскажите о нас всем, кто учится в универе, школе, готовится к сдаче ЕГЭ, пишет тексты, изучает русский язык.
амфицельные позвонки – это… Что такое амфицельные позвонки?
- амфицельные позвонки
Geology: amphicoelous centra
Универсальный русско-английский словарь. Академик.ру. 2011.
- амфихроматизм
- амфицельный
Смотреть что такое “амфицельные позвонки” в других словарях:
Амфицельные позвонки — вогнуты спереди и сзади и противополагаются позвонкам процельным, или вогнутым спереди, и опистоцельным, или вогнутым сзади. При амфицельном типе хорда удерживается между позвонками, а при прочих двух внутри тела позвонков. А. позвонки… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
ПОЗВОНКИ — (vertebrae), костные или хрящевые (у акуловых рыб) элементы, составляющие позвоночник. В филогенезе и онтогенезе прослеживается множественное формирование П., идущее разл. путями у позвоночных разных групп. У круглоротых (миноги) развиваются 2… … Биологический энциклопедический словарь
Позвонки * — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Позвонки — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Мезозухии — ? † Мезозухии … Википедия
Отряд Бесхвостые земноводные (Есаиdata, или Anura) — Бесхвостые земноводные представляют собой наиболее высокоорганизованный и богатый представителями отряд. Разнообразие видов бесхвостых амфибий в 6, 5 раза больше, чем хвостатых, и в 32 раза бюлыпе, чем безногих. Ныне живущих бесхвостых… … Биологическая энциклопедия
Семейство Цепкопалые, или Гекконы (Gekkonidae) — Под названием цепкопалых, или гекконов, объединяют обширную группу небольших и средней величины весьма своеобразных ящериц, характеризующихся в большинстве случаев двояковогнутыми (амфицельными) позвонками, утратой височных дуг,… … Биологическая энциклопедия
Углозубы — Личинка Hynobius kimurae … Википедия
Амбистомовые — Мраморная амбистома … Википедия
Семейство Безлегочные саламандры (Plethodontidae) — Безлегочные саламандры самое большое семейство хвостатых земноводных, объединяющее около 175 видов, входящих в 24 рода. Все представители утратили легкие и перегородку между предсердиями, что было связано с переходом к постоянноводному… … Биологическая энциклопедия
ИХТИОРНИСЫ — (Ichthyornithes), вымерший надотряд веерохвостых птиц. Единств. отряд ихтиорнисообразные (Ichthyornithiformes). Место в системе неопределённо. Известны из верхнего мела (Канзас, Техас и Вайоминг, США, в СССР Узбекистан). И. имели хорошо развитые… … Биологический энциклопедический словарь
Амфицельные позвонки — с русского на все языки
См. также в других словарях:
Амфицельные позвонки — вогнуты спереди и сзади и противополагаются позвонкам процельным, или вогнутым спереди, и опистоцельным, или вогнутым сзади. При амфицельном типе хорда удерживается между позвонками, а при прочих двух внутри тела позвонков. А. позвонки… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
ПОЗВОНКИ — (vertebrae), костные или хрящевые (у акуловых рыб) элементы, составляющие позвоночник. В филогенезе и онтогенезе прослеживается множественное формирование П., идущее разл. путями у позвоночных разных групп. У круглоротых (миноги) развиваются 2… … Биологический энциклопедический словарь
Позвонки * — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Позвонки — представляют ряд отдельных хрящей или костей, из коих составляется спинная костная ось, облекающая спинной мозг и служащая поддержкой всему телу большинства позвоночных животных. Наиболее полно представленный позвонок состоит из следующих частей… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Мезозухии — ? † Мезозухии … Википедия
Отряд Бесхвостые земноводные (Есаиdata, или Anura) — Бесхвостые земноводные представляют собой наиболее высокоорганизованный и богатый представителями отряд. Разнообразие видов бесхвостых амфибий в 6, 5 раза больше, чем хвостатых, и в 32 раза бюлыпе, чем безногих. Ныне живущих бесхвостых… … Биологическая энциклопедия
Семейство Цепкопалые, или Гекконы (Gekkonidae) — Под названием цепкопалых, или гекконов, объединяют обширную группу небольших и средней величины весьма своеобразных ящериц, характеризующихся в большинстве случаев двояковогнутыми (амфицельными) позвонками, утратой височных дуг,… … Биологическая энциклопедия
Углозубы — Личинка Hynobius kimurae … Википедия
Амбистомовые — Мраморная амбистома … Википедия
Семейство Безлегочные саламандры (Plethodontidae) — Безлегочные саламандры самое большое семейство хвостатых земноводных, объединяющее около 175 видов, входящих в 24 рода. Все представители утратили легкие и перегородку между предсердиями, что было связано с переходом к постоянноводному… … Биологическая энциклопедия
ИХТИОРНИСЫ — (Ichthyornithes), вымерший надотряд веерохвостых птиц. Единств. отряд ихтиорнисообразные (Ichthyornithiformes). Место в системе неопределённо. Известны из верхнего мела (Канзас, Техас и Вайоминг, США, в СССР Узбекистан). И. имели хорошо развитые… … Биологический энциклопедический словарь
Поясничные позвонки – позвоночник
00:00 Теперь давайте посмотрим на сегментарные позвоночная спецификация для наших поясничных позвонков. 00:09 И как только вы попадете в поясничную область, большая часть очевидным структурным изменением является то, что позвоночный тела становятся даже больше, чем мы видели выше именно этот сегментарный уровень.И причина что эти тела позвонков должны стать гораздо более массовым является то, что они поддерживают больший вес тела, поскольку сила тяжести тянет эти силы подчинены. 00:36 Позвоночное отверстие, если мы посмотрим на него, это имеет тенденцию быть треугольным с основанием треугольник, ориентированный здесь по позвоночному тело, а затем вершина формируется на уровне остистого отростка.Остистые отростки как правило, короткие и полные. И мы можем видеть остистый отросток на этом уровне. И есть два процесса подписи, которые связаны с поясничными позвонками. 01:11 Первые из них связаны с верхние суставные отростки.И если мы посмотрим здесь мы видим одно из этих выступов и мы видим одну на противоположной стороне. И эти называются маммиллярными отростками. Связанный с поперечными процессами, и мы можем достаточно ясно увидеть одного из них, и мы видим еще одну здесь, и мы см. их здесь раньше.Эти вспомогательные процессы. И есть связка который соединит маммиллярный процесс с добавочный отросток с двумя соседними позвонками и мамиллярные отростки также служат точкой прикрепления к мышце, которую мы находим в глубокая спина, мультифидус. 02:05 Наша следующая остановка в сегменте – понять спецификация, связанная с крестец.И вот мы смотрим на крестец взрослого, где пять крестцовых позвонков слились. Это апостериорный взгляд, что мы смотрим. И первое, что мы должны отметить, являются ли эти высшие структуры здесь и здесь. Это верхние суставные процессы, связанные с крестцом. Эти затем будет сочленяться с нижним суставным отростки пятого поясничного позвонка.02:45 Если мы посмотрим прямо сюда, на заднюю срединную линию, мы видим то, что называется срединным крестцовым гребень. И когда мы думаем о сакральном позвонки срастаются здесь в этом заднем ориентация, давайте подумаем о структурах которые лежат выше этого сегмента.И в по задней средней линии у нас были остистые отростки. Итак, здесь, в крестце, происходит следующее: остистые отростки соседних позвонков будут соединить, чтобы произвести этот срединный крестцовый гребень. 3:21 Еще у нас есть промежуточный крестцовый гребень. это менее заметно, но будет производиться суставными отростками, верхняя и нижние крестцовые суставные отростки, которые теперь слиты во взрослой форме.3:42 И, наконец, у нас есть боковые крестцовые гребни. и они будут представлять точку сращения поперечных отростков. И мы также тогда увидим здесь сзади, отверстия четыре ветви крестцовых спинномозговых нервов. И у нас есть четыре, которые видны здесь, и у нас есть четыре, которые видны здесь.04:19 Прямо здесь у нас есть сакральный канал. Итак, это приводит к тому, что человек, крестцовые отверстия срастутся. А потом, внизу мы видим область, которая не слилась кзади и в результате пластинки S5 здесь не удалось слиться, и в результате сформирует крестцовый перерыв.04:57 Вот этот крестец спереди. Первое, что следует отметить, это превосходный аспект. переднего тела S1. Это очень видное строение, именуемое сакральным мыс. И это хорошо видно, различимо на рентгенограммах, и это поможет вам определить позвоночный уровень очень и очень легко.Эти боковые вылеты на этом уровне крыловидные расширения. В анатомической терминологии это мы будем использовать для насекомых-крыльев аля 05:47 У нас здесь тоже есть эти области. И они представляют точки слияния крестцовых тел.05:57 Вот сакральное тело на этом уровне, сакральное тело здесь, и это представляет точку слияние этих сакральных тел. Так же, эта область здесь – точка слияния между S1 и S2. Это поперечные гребни или поперечные линии.Низший аспект, поэтому самый нижний выступ крестца называется вершиной. А еще у нас есть foramina, ориентированные вперед. И эти отверстия позволяют передавать ветвей типичных спинномозговых крестцовых нервов на этом уровне. 06:43 Вот боковой вид крестца и у него есть характерная особенность, которую мы видим здесь заштрихован синим.Здесь у нас суставной хрящ. Итак, это суставная область крестец и эта точка сочленения с подвздошная кость. И у нас был бы еще один суставной поверхность на противоположной стороне крестца сочленяться с противоположной подвздошной. 07:20 И последний наш сегмент – это копчик.В общем-то, у него будет четыре сросшихся копчиковых позвонка, и это именно то, что мы видим в этом представлении. Вот первый, вот второй, третий А вот и наш четвертый копчиковый позвонок. Но опять же, есть некоторая анатомическая изменчивость. 07:45 У нас может быть три, у нас может быть даже до пять.Если сосредоточить внимание на первом копчиковом позвонке, он будет иметь эти выдающиеся роговидные выступы и они называются рогами. И рог часто сливается с крестцом.
.C6 (6-й шейный позвонок) – анатомические изображения и информация
Проводить исследования- Анатомические системы
- Анатомический дом
- Скелетная система
- Мышечная система
- Сердечно-сосудистая система
- Пищеварительная система
- Нервная система
- Дыхательная система
- Эндокринная система
- Лимфатическая система
- Мочевыделительная система
- Репродуктивная система (женщина)
- Репродуктивная система (самец)
- Покровная система
- Популярные страницы
- Сердце
- Мозг
- Череп
- Легкие
- Печень
- Желудок
- Кишечник
- Поджелудочная железа
- Медицинское образование и карьера
- Лучшее из
- Тест на коронавирус дома
- Тест STD Best At Home
- Лучший тест на здоровье ДНК
- Лучший тест на здоровье и благополучие
- Лучший тест на пищевую чувствительность
- Лучший набор для тестирования микробиома
- Лучший набор для тестирования тяжелых металлов
- Тест щитовидной железы Best at Home
- Тест на лучший метаболизм
- Лучший тест на ВПЧ
- Лучший тест на сифилис
- Лучший онлайн-тест на слух
- Обзоры
- Everlywell Обзоры
- myLAB Box Обзоры
- Давайте проверим Отзывы
- Vitagene Обзоры
- Обзоры STDcheck
- TeloYears Обзоры
- Orig3n Обзоры
- Современные обзоры фертильности
- HealthLabs Обзоры
- Viome Обзоры
- Thryve Обзоры
- Paloma Health Обзоры
Vértebra – Wikipédia, a enciclopédia livre
Origem: Wikipédia, an enciclopédia livre.
As vértebras são os ossos que compõem a coluna vertebral dos vertebrados. [1] Нормальные человеческие возможности всего 33 вертебр, в том числе nesse número, как cinco que se encontram fundidas e formam o sacro, e as quatro coccígeas. As três regiões superiores включает 24 вертебра и são classificadas em: cervicais (7 вертебр), torácicas (12 вертебр) и lombares (5 вертебр), de acordo com a zona em que se encontram.
Este número é por vezes aumentado por uma vértebra adicional numa região, ou diminuído numa região, sendo que esta defiência é Частота компенсации по uma vértebra extra noutra região. O número de vértebras cervicais é, no entanto, muito raramente aumentado ou diminuído. Cada par de duas vértebras é separado por duas aberturas chamadas incisuras superior e inferior. Articulação dessas vértebras forma o frame intervertebral, de onde saem os nervos espinhais.
Sâo 7.A primeira chama-se Atlas , fazendo a articulação com o crânio (processo articular superior do atlas com o côndilo do occipital), ea segunda, Axis , cujo dente (“ Dente do Áxis “) articula-segunda Атлас. Ambas são basicais e singulares por permissionirem os movimentos da cabeça. A sétima vértebra ou C7, por ser facilmente notada, Principalmente em pessoas mais magras, é chamada “ proeminente “.
По возможности:
- Форама Transverso
- Processo Espinhoso Bifurcado ou Bífido
- Corpo reduzido
Descrição das vértebras
- C1 ATLAS : Possui formato de anel (devido ao seu forame).Tubérculo Anterior и Tubérculo Posterior. Faces Articulares bem diferentes, acidentadas na parte superior e na parte inferior é lisa. Na parte superior faz articulação com os Côndilos Occipitais.
- C2 AXIS : única vértebra que Possui saliência que é chamada de DENTE. Esse dente vai se articular com o Tubérculo Anterior do Atlas na fóvea dentis do atlas, o que permite o movimento de rotação da cabeça. Possui Processo Espinhoso ascendente e também essa característica é única dela.
- C7 PROEMINENTE : Articula com a primeira vértebra torácica e por isso possible todas as características das cervicais e uma característica das torácicas: o Processo Espinhoso – proeminente, comprido e inclinente.
São 12, Possuindo corporation reforçado e fazendo articulação com as costelas.
По возможности:
- Corporation maior que as cervicais
- Processo Espinhos mais comprido e inclinado para baixo
- Articula-se com as costelas e por isso possible Fóveas Costais que aparecem no corpo e no Processo Transverso.Cada vértebra típica Possui Seis Fóveas: 4 no Corpo, sendo duas inferiores e duas superiores, e 2 no Processo Transverso, uma esquerda e uma direita.
São 5, maiores por sustentarem maior pressão e peso do corpo. De todas é que Possui o corpo mais volumoso e seu Processo Espinhoso é reto e curto.
São 5, com tamanho decrescente. Durante a infância, são independentes, mas na idade adulta apresentam-se fundidas, formando o Osso Sacro .
Entre as vértebras fundidas não existem Discos Intervertebrais (дополнительная дискотека на входе в Sacro e o Cóccix). Tem formato triangular de ápice inferior
Formado pela fusão de 3,4 or 5 vértebras coccígeas. Articula-se com o sacro através de um disco intervertebral.
As luxações e as fraturas das vértebras são problemas ortopédicos quase semper de grande comprometimento motor e dor. Em alguns caso pode inclusive levar a compressão ou secção da Medula espinhal, em consqüência a paralisias ou morte.
Как Principais doenças associadas a má formação das vertebras são a escoliose, Hiper lordose e a Hiper cifose, além de reumatismo e artrose. cada vertebra é composta de ossos e слизистая оболочка
- ↑ «Вертебра». Encyclopdia Britannica Online (английский). Консультируйтесь с 28 ноября 2019 г.
Метод ударно волновой терапии: Ударно-волновая терапия: показания, особенности проведения и оценка эффективности
Ударно-волновая терапия – восстановительная и профилактическая процедура, при которой используются низкочастотные акустические волны, положительно воздействующие на болезненные точки человеческого организма.
Данный метод практикуется в медицине сравнительно недавно, но устойчивый положительный результат наблюдается в 90 % случаев.
Принцип действия
Безоперационная методика заключается в том, что низкочастотная звуковая волна способна быстро проникать максимально глубоко в ткани организма и эффективно воздействовать на болезненные участки. Это приводит к улучшению кровообращения, нейтрализации воспалительных процессов и быстрому восстановлению поврежденных суставов.
Для ударно-волновой процедуры необходим специальный аппарат, оснащенный датчиком генерации акустических волн. Устройство абсолютно безопасное.

Обязательно придерживайтесь всех рекомендаций специалиста и положительный эффект непременно даст о себе знать.
Виды ударно-волновой терапии
Лечебные манипуляции для суставов проводятся с помощью оборудования, которое может генерировать следующие виды волн:
- Фокусированная – мощные аппараты для интенсивной УВТ. Терапия с такой звуковой волной незаменима при шейном остеохондрозе, артрозе, грыже и других заболеваниях, сопровождающихся интенсивными болями.
- Планарная – волна со средней глубиной проникновения.
- Радиальная – волна, оказывающая самое слабое действие. Используется при незначительных ушибах коленного и плечевого сустава, лечении целлюлита и ожирения. Чем глубже проникает волна в тело, тем меньше ее сила.
Все перечисленные виды волн отличаются между собой по величине давления и глубине проникновения. В зависимости от источника создания волны оборудование бывает следующих типов: электромагнитное, пьезоэлектрическое, пневматическое, электрогидравлическое.
Показания
- Артроз плечевого или коленного сустава.
- Период реабилитации после серьезных травм.
- Остеохондроз позвоночника, радикулит, артрит и другие заболевания, связанные с нарушением нормальной работы суставов.
- Целлюлит, ожоги, трофические язвы.
- Терапия косточек на ногах.
- Болевые ощущения после эндопротезирования суставов.
Это неполный список заболеваний, при которых помогает УВТ. Ученые регулярно изучают возможности данной методики и ее эффективность не только в лечении, но и в профилактике широкого спектра патологий.

Например, ударно-волновая терапия шейного отдела позвоночника назначается при сильных головных болях, перепадах давления, ухудшении работоспособности, быстрой утомляемости. Регулярные оздоровительные сеансы позволяют не только нормализовать состояние пациента, но и предупредить серьезные заболевания.
Нередко можно встретить отзывы, что УВТ терапия не помогает. Однако об этом заявляют преимущественно пациенты, которые не прошли курс до конца или использовали физиотерапию в качестве единственного способа лечения. Организм у каждого индивидуален, поэтому оценивать эффективность процедуры стоит только после окончания всего курса терапии.
Чтобы убедиться в том, помогает ли ударно-волновая терапия, оцените все ее преимущества на личном опыте. Лечение следует проходить комплексно с другими лечебными процедурами и приемом лекарственных препаратов (на усмотрение врача).
Противопоказания
Как и к каждой медицинской манипуляции, к УВТ существуют показания и противопоказания. От проведения процедуры следует воздержаться в таких случаях:
- Период беременности (независимо от срока).
- Доброкачественные и злокачественные опухоли различной локализации.
- Присутствие кардиостимулятора, стенокардия.
- Нарушение процессов нормальной свертываемости крови.
- Сахарный диабет.
Физиотерапия не назначается подросткам, поскольку в организме еще идет формирование скелета и воздействие акустических волн может вызвать некоторые осложнения. Чтобы исключить побочные эффекты, перед началом лечения следует проконсультироваться с врачом.

Если у специалиста возникнут сомнения относительно целесообразности ударно-волновой терапии в конкретном случае, пациенту помогут подобрать альтернативные методики лечения.
Как происходит лечение
Ударно-волновая терапия при артрите и других заболеваниях не требует специальной подготовки. Необходимо просто расслабиться и настроиться на позитивный результат.
Сеансы оздоровительной ударно-волновой терапии проходят под руководством опытного медицинского работника. Длительность и частота процедур определяется лично для каждого пациента, в зависимости от его диагноза и тяжести заболевания.
Пациент принимает на кушетке положение лежа или сидя (в зависимости от области воздействия), специалист наносит на участок, подлежащий обработке, специальный гель и прикладывает к телу наконечник УВТ-аппарата. Длительность первого сеанса — в среднем 15 минут. Для некоторых зон оптимальное время воздействия составляет всего 7-8 минут.
После курса лечения у пациентов наблюдаются следующие эффекты:
- Улучшается кровообращение.
- Замедляется патологический процесс.
- Нормализуется обмен веществ в области воздействия УВТ.
- Ускоряются восстановительные процессы.
- При остеохондрозе и других дегенеративных заболеваниях суставов разрушаются крупные отложения кальция.
При лечении грыжи позвоночника, артроза, шейного остеохондрозе и других дегенеративных заболеваний с помощью УВТ, первый положительный результат можно заметить уже после второй-третьей процедуры. После прохождения полноценного курса лечения у высокого числа пациентов снижается потребность в приеме медикаментозных препаратов и даже снимается вопрос относительно хирургического вмешательства.

Лечение коленных суставов ударно-волновой терапией на ранних этапах позволяет избежать сложного и дорогостоящего эндопротезирования.
Иногда пациентов беспокоят боли после ударно-волновой терапии, интенсивность которых зависит от вашей степени чувствительности. Но это не повод прекращать лечение. С каждой процедурой дискомфорт будет все менее ощутимым.

Если даже после третьего-четвертого сеанса степень болевых ощущений не снижается, следует проконсультироваться со своим лечащим врачом. Не нужно терпеть, особенно при грыже и других патологиях, связанных с нарушением двигательной активности. В случае, когда заболевание уже находится уже в острой форме, чтобы избежать осложнений, следует прекратить лечение.
Как часто делают ударно-волновую терапию
Частота оздоровительных сеансов при УВТ немного другая, чем у остальных физиотерапевтических процедур. Поскольку после первого посещения пациент может ощутить дискомфорт и покраснение в обрабатываемой области, ко второй процедуре следует приступить с интервалом не менее 5-7 дней. Перерыв между следующими оздоровительными сеансами – 2-3 дня.

При артрозе коленного сустава и патологиях позвоночника посетить физиотерапевтический кабинет следует не менее 6-7 раз. При необходимости через полгода курс ударно-волновой терапии можно повторить.
Ударно-волновая терапия в домашних условиях
Если у вас есть аппарат для ударно-волновой терапии, вы понимаете, как он используется и принцип его действия, проводить физиотерапевтическое лечение можно в домашних условиях. Прежде изучите инструкцию с фото, где наглядно показано, как запускать и использовать прибор в работе.
Даже если вы без проблем разобрались со строением аппарата, проводить самостоятельное лечение позвоночника затруднительно. Прежде чем начать терапевтический курс, следует знать, что лечит ударно-волновая терапия, т.к. при некоторых диагнозах методика совершенно бесполезна и даже опасна.

Информацию лучше черпать не с просторов интернета, а проконсультироваться с квалифицированным врачом. Если вы далеки от медицины, то лечить артроз и другие заболевания костной системы ударно-волновой терапией следует в медицинском учреждении под контролем опытных специалистов.
Во-первых, в клиниках хорошее современное оснащение, которое не причинит вред здоровью.
Во-вторых, медики всегда могут своевременно реагировать в случае, если при прохождении процедуры пациент почувствует себя плохо. Особенно это актуально при грыже позвоночника, воздействие на которую допустимо далеко не на каждой стадии заболевания.
Имеются противопоказания, необходимо проконсультироваться со специалистом.
© 2018, Голуб Олег Васильевич. Все права защищены.
» Эффективность ударно-волновой терапии
11 Июня 2019 Литвиненко А.С. 4262
Суть ударно-волновой терапии заключается в воздействии направленного пучка акустических волн на патологические образования в тканях (рубцы, фиброз, спайки, кристаллы кальция). Звуковая волна свободно проходит через мягкие здоровые ткани, оказывает разрушающее действие (эффект кавитации) на пораженные участки и запускает процесс восстановления.

С нами лечиться выгодно!
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все в 1 день – осмотр врача, диагностика и лечение
- Прием врача 0 руб! при лечении у нас
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все в 1 день – осмотр врача, диагностика и лечение
- Прием врача 0 руб! при лечении у нас
Старая цена:
продолжительность
–
курс лечения
Свойства звуковых волн распространяться в тканях, позволяет широко использовать метод в ортопедии, урологии, кардиологии и эстетической медицине. В клинике «Стопартроз» врачи успешно применяют метод УВТ для лечения различных заболеваний суставов и позвоночника.
Эффективность ударно-волновой терапии
Метод применяется в медицине сравнительно недавно. Так в нашей стране первые аппараты появились в 1996 году. За 20 лет накопились десятки тысяч положительных отзывов, а при некоторых заболеваниях, такая технология помогла пациентам избежать даже операции. Более чем в 50 странах мира, нашли применение аппараты УВТ.
Благодаря свойствам звуковых волн удается улучшить питание пораженного участка, стимулировать рост новых кровеносных сосудов, бороться с болью и воспалением. Это позволяет остановить разрушающие процессы в тканях, восстановит подвижность и устранить болевые ощущения. В клинике «Стопартроз», метод УВТ, широко применяется в комплексе с другими оздоровительными процедурами. За счет чего удается усилить положительные эффекты ударно-волновой терапии, а также ускорить процессы восстановления организма.
Комментирует врач-ортопед Литвиненко Андрей Сергеевич:
Перед назначением УВТ, специалисты медицинского центра «Стопартроз» проводят обязательное обследование пациента. Это позволяет поставить точный диагноз, и назначить верное лечение, уменьшив вероятность проявления побочных эффектов на организм.
Берегите свое здоровье и время. Не затягивайте с визитом к врачу, и вы быстро вернетесь к подвижной жизни.
Записаться на лечениеЗаписывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Наши врачи
-
 ЛИТВИНЕНКО Андрей Сергеевич
ЛИТВИНЕНКО Андрей СергеевичТравматолог ортопед
Записаться
Врач спортивной медицины
Стаж: 17 лет -
 СКРЫПОВА Ирина Викторовна
СКРЫПОВА Ирина ВикторовнаФизиотерапевт
Записаться
реабилитолог
Стаж: 16 лет -
 СИДЕНКОВ Андрей Юрьевич
СИДЕНКОВ Андрей ЮрьевичТравматолог ортопед
Записаться
Врач спортивной медицины
Стаж: 10 лет -
 ЖЕЖЕРЯ Эдуард Викторович
ЖЕЖЕРЯ Эдуард ВикторовичВрач-ортопед
Записаться
вертеброневролог
Стаж: 17 лет
Расскажите о нас друзьям
Еще статьи →
Почему обращаются к нам?
-
Без очередей
Не надо ждать мы работаем
по предварительной записи -
Все за один день
Прием врача, диагностика
и лечение в день обращения - Снимем боль
Поможем снять боль
всего за 1-2 визита к нам - Гарантируем
Профессиональный подход
доступные цены и качество -
Приём врача 0 руб!
При курсовом лечении все консультации бесплатны
-
Три варианта лечения
Подберем несколько вариантов, предложим оптимальное лечение
Нормально ли это: болезненность, покраснение на месте воздействия головки аппарата УВТ, повышение артериального давления ? Следует заметить, что ударно-волновая терапия относительно новый метод лечения, поэтому ряд ученых посвятили свои исследования возможным осложнениям и побочным эффектам ударно-волновой терапии. Как всегда, для оценки соотношения польза\вред ученые применяли слепые методы исследования. Прежде всего, ученые заметили, что побочные эффекты чаще наблюдались у пациентов, получавших сеансы (ЭУВТ) в полном объеме, чем у тех пациентов, которым назначались плацебо-терапия. Следует отметить, что все неблагоприятные последствия были временными.
Менее распространенными побочными эффектами, согласно исследованиям, являются: тошнота, головокружение, гематома, парестезия (временные жжение, покалывания), петехия (мини кровотечения, проявляется в виде красной сыпи), боль в спине, отеки, повышение кровяного давления до 200 мм рт.ст. Очень редко может наблюдаться гипертонический криз. В некоторых исследованиях, в которых использовалась анестезия нервных блоков, отмечались временные неврологические симптомы.
Большинство данных эффектов были зафиксированы при воздействии на человека фокусированной ударной волны. Это обусловлено тем, что данный вид волны имеет высокий уровень давления при воздействии на ткань человека. Для радиальной ударно-волновой терапии наличие побочных эффектов – большая редкость и в основном это боль и краснота.
Вывод: ударно-волновая терапия является безопасным методом лечения. Осложнения в течение первого года после лечения очень маловероятны. Долгосрочные осложнения – не описаны в литературе. Общие побочные эффекты – боль во время лечения и кратковременная эритема (покраснение). В некоторых случаях именно боль во время лечения может быть поводом для пациентов прекратить терапию.
Поэтому, мы рекомендуем врачам точно регистрировать осложнения и побочные эффекты, особенно боль во время лечения. Это может быть полезно для докторов, при разработке наиболее эффективных протоколов лечения. Если после лечения у Вас возникнет какое-то осложнение, которое Вы свяжите с пройденным сеансом УВТ, просим сообщить об этом либо на страницах форума, либо написать нам.
Доктор Р. Л. Рердинк провел обзор тридцати девяти исследований, представляющих 2493 пациентов (2697 пяток), которые получали сеансы лечения радиальной ударно-волновой терапии в количестве ударов с 6424 до 6497, с плотностью потока энергии от 0,01 мДж / мм2 до 0,64 мДж / мм2 и частотой 1000-33800, Средняя продолжительность наблюдения составила 14,7 месяца (диапазон: 24 ч – 6 лет). Зафиксировано два осложнения: предсердная боль и поверхностная инфекция кожи после местной анестезии. Соответственно, 225 пациентов сообщили о боли во время лечения и 247 сообщили кратковременном покраснении кожи после лечения. В публикациях также очень редко встречалась описание наличия временной боли после лечения, одышки, отека, экхимоза и / или петехии, сильной головной боли, кровоподтеков.
Осложнения экстракорпоральной ударно-волновой терапии в подошвенного фасцита: систематический обзор / Р. Л. Рердинк // Международный журнал хирургии 46 (2017)
Ознакомиться с данной статьей можно можно здесь.
» Цена на ударно-волновую терапию
7 Января 2020 Сиденков А.Ю. 17146
Дегенеративные изменения в суставах и хрящевой ткани приводят к появлению болей и ограничению движений, которые мучают человека каждый день. УВТ один из методов безоперационного лечения, успешно решающий такие проблемы. Приемлемые цены на ударно–волновую терапию по Москве можно найти в клинике «Стопартроз». Здесь уже много лет практикуют лечение различных заболеваний опорно-двигательного аппарата с помощью этой процедуры.

С НАМИ ЛЕЧИТЬСЯ ВЫГОДНО!
15 летний опыт лечения заболеваний суставов и позвоночника
Всё за 1 день – диагностика, консультация и начнём лечение
Прием врача 0 руб! до 31 июля!
при лечении у нас
15 летний опыт лечения заболеваний суставов и позвоночника
Всё за 1 день – диагностика, консультация и начнём лечение
Прием врача 0 руб! до 31 июля!
при лечении у нас
Старая цена:
продолжительность
–
курс лечения
Что такое УВТ?
Болезни суставов и позвоночника входят в тройку лидеров всех заболеваний человека.
УВТ – это современный и эффективный метод восстановления суставов и опорно-двигательного аппарата. Принцип действия основан на эффекте кавитации, что вызывает разрушение патологических тканей – рубцы, спайки, участки фиброза, кристаллы кальция. А также активации защитных механизмов, что уменьшает болевые ощущения, активирует процессы обмена веществ и микроциркуляции в поврежденной области.
Услуги ударно-волновой терапии: цены
Цена процедуры ударно-волновой терапии зависит от заболевания и количества сеансов, назначенных врачом, например при артрите достаточного 5 минутного воздействия, а при артрозе коленного сустава необходимо 15-20 минут. Курс лечения состоит в среднем из 6-8 процедур. Медицинский центр предоставляет следующие услуги:
Следите за акциями и получайте лечение по выгодной цене!. В клинике «Стопартроз» применяют оборудование фирмы EMS (Швейцария), и работают специалисты высшей квалификации.
| УВТ тазобедренного сустава |
Акция на ударно-волновую терапию
В клинике «Стопартроз» постоянно проводятся акции на ударно-волновой метод терапии, которые делают эту процедуру более доступной людям с небольшим уровнем доходов.
Это позволяет пациентам получить лечение по очень привлекательным ценам в городе, с применением лучшего медицинского оборудования.
Где узнать адрес и цену на ударно-волновую терапию
На сайте в разделе контакты можно узнать как адрес самой клиники, так и цены на процедуры УВТ. Записаться на прием Вы можете в удобное для себя время. Для того чтобы восстановить свое здоровье, необходимо сделать три простых шага:
-
получить консультацию по телефону;
-
записаться на прием к специалисту;
-
пройти необходимый курс лечения.
Комментирует врач-ортопед Литвиненко Андрей Сергеевич:
Главное не затягивать с визитом в больницу и не заниматься самолечением. Без помощи специалиста, в лучшем случае, удается добиться только временных улучшений. Правильный курс лечения сможет подобрать только врач. Цените свое здоровье и время.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Цены
Наши врачи
-
 ЛИТВИНЕНКО Андрей Сергеевич
ЛИТВИНЕНКО Андрей СергеевичТравматолог ортопед
Записаться
Врач спортивной медицины
Стаж: 17 лет -
 СКРЫПОВА Ирина Викторовна
СКРЫПОВА Ирина ВикторовнаФизиотерапевт
Записаться
реабилитолог
Стаж: 16 лет -
 СИДЕНКОВ Андрей Юрьевич
СИДЕНКОВ Андрей ЮрьевичТравматолог ортопед
Записаться
Врач спортивной медицины
Стаж: 10 лет -
 ЖЕЖЕРЯ Эдуард Викторович
ЖЕЖЕРЯ Эдуард ВикторовичВрач-ортопед
Записаться
вертеброневролог
Стаж: 17 лет
Расскажите о нас друзьям
Рекомендуем прочитать:
Почему обращаются к нам?
-
Без очередей
Не надо ждать мы работаем
по предварительной записи -
Все за один день
Прием врача, диагностика
и лечение в день обращения - Снимем боль
Поможем снять боль
всего за 1-2 визита к нам - Гарантируем
Профессиональный подход
доступные цены и качество -
Приём врача 0 руб!
При курсовом лечении все консультации бесплатны
-
Три варианта лечения
Подберем несколько вариантов, предложим оптимальное лечение
ОТЗЫВЫ НАШИХ ПАЦИЕНТОВ
“ Мы искренне благодарны за каждый отзыв оставленный Вами! ”
ТРИ ПРОСТЫХ ШАГА К ВАШЕМУ ЗДОРОВЬЮ
ISMST – Shockwave Therapy
От первого исследования применения ударных волн в медицине до сегодняшнего дня прошло очень мало времени. Во время Второй мировой войны было замечено, что легкое извержений было взломано из-за взрыва водяных бомб, хотя никаких внешних признаков насилия не было. Впервые было обнаружено влияние ударных волн, создаваемых взрывающимися бомбами, на ткани.
В 50-х годах были проведены первые систематические исследования по применению ударных волн в медицине.Например, было опубликовано, что электрогидравлически генерируемые ударные волны способны разбивать керамические пластины в воде. В США был принят первый патент на электрогидравлический генератор ударных волн (Фрэнк Рибер, Нью-Йорк, патент № 2.559.277). В конце 50-х годов были описаны физические свойства электромагнитных генерируемых ударных волн.
В 1966 году интерес к ударным волнам на людях был случайно стимулирован в компании Dornier. Во время экспериментов с высокоскоростными снарядами сотрудник коснулся пластины в тот самый момент, когда снаряд попал в пластину.Он чувствовал что-то в своем теле, как удар током. Измерения показывают, что электричества не было. Сгенерированная ударная волна прошла от пластины над рукой в теле. С 1968 по 1971 год в Германии исследовалось взаимодействие ударных волн с биологической тканью животных. Министерство обороны Германии финансировало эту программу. Результатом стало то, что ударные волны высокой энергии вызывают воздействие на организм на большие расстояния. В частности, было исследовано влияние границ раздела на организм, а также различие и демпфирование ударной волны при ее прохождении через живую ткань.Еще одной областью интересов был переход ударной волны в тело. Было замечено, что ударные волны создают слабые побочные эффекты на пути через мышцы, жировые и соединительные ткани. Неповрежденная костная ткань остается невредимой под воздействием ударной волны. Опасность для легких, мозга, живота и других органов была частью исследования в этой программе. Лучшей средой перехода для ударной волны были вода и желатин из-за сходства акустического импеданса с тканью.
Эти исследования и сотрудничество с врачами приводят к идее дезинтегрировать камни в почках с помощью экстракорпоральных генерируемых ударных волн.Вначале техническая и медицинская реализация идеи была не очень ясна, но идея родилась. 1971 Хейслер и Кифер сообщили о первом распаде in-vitro камня в почках с ударными волнами без прямого контакта с камнем. Последовали эксперименты in-vitro по бесконтактному распаду камней. В 1974 году Департамент исследований и науки Германии профинансировал исследовательскую программу «Применение ESWL». Участниками этой программы были, например, Эйзенбергер, Шосси, Брендель, Форссманн и Хепп.1980 Первый пациент с почечным камнем прошел лечение в Мюнхене с помощью прототипа машины под названием Dornier Lithotripter HM1. В 1983 году первый коммерческий литотриптер (HM3, Дорнье) был установлен в Штутгарте, Германия. В последующие годы проводились эксперименты in-vivo и in-vitro с экстракорпоральными генерируемыми ударными волнами с целью разрушения желчных камней.
В 1985 году в Мюнхене (Германия) было проведено первое клиническое лечение камня желчного пузыря с помощью ESWL. Год спустя прототип литотриптера без ванны был испытан в Майнце.Сегодня лечение камней в почках и мочеточниках экстракорпоральными ударными волнами – это лечение первого выбора. Современные литотриптеры работают без ванны и без наркоза. Для локализации камней литотриптеры оснащены рентгеновскими и / или ультразвуковыми системами локализации. За последние 16 лет более 3 миллионов пациентов прошли лечение. Ударно-волновая терапия является безопасной и эффективной, но, тем не менее, небрежное применение ударно-волновой терапии может привести к серьезным повреждениям.
Урология – не единственное направление в медицине, где ударные волны были успешно использованы. В 1985 году были проведены первые эксперименты по исследованию влияния ударных волн на кости. Причиной этого исследования было опасение, что ударные волны могут повредить бедро в результате ударно-волновой терапии на камнях нижних мочеточников. Результатом этих экспериментов было то, что на неповрежденной кости значительных изменений не наблюдалось. Дальнейшие эксперименты на животных показали, что ударные волны обладают остеогенетическим потенциалом и стимулируют заживление переломов.Гистологические исследования подтвердили влияние ударных волн на активацию остеобластов.
В 1988 году в Бохуме (Германия) была успешно проведена первая ударно-волновая обработка не состоящих в браке людей. В то же время Valchanow et. и др. сообщили о ударно-волновой терапии на профсоюзах и профсоюзах с задержкой. Его успешность составляла 85%, но требования его клинического исследования не были точно определены. В последующие годы в различных клинических исследованиях сообщалось об уровне успеха от 60 до 90%.Два существенных обстоятельства оказывают влияние на успех ударно-волновой терапии на не-профсоюзы или отложенные союзы. Влияние ударных волн на гипертрофические союзы представляется более эффективным, чем у атрофических союзов. Стабилизация перелома после ударно-волновой терапии, по-видимому, является необходимым условием успеха терапии. В качестве побочных эффектов были обнаружены местные гематомы, петехиальное кровоизлияние и местный отек. Эти побочные эффекты исчезли в течение нескольких дней без каких-либо осложнений.
Первые исследования и лечение на людях были выполнены с помощью литотриптеров, которые разработаны с учетом требований применения ударных волн в урологии. Из-за анатомической децентрализации областей терапии (от плеча до еды) было необходимо разработать специальное ортопедическое ударно-волновое устройство. В 1993 году стало доступно специальное ортопедическое ударно-волновое устройство OssaTron (HMT AG) со свободно перемещаемой терапевтической головкой.
В начале 90-х годов были опубликованы первые сообщения об ударно-волновой терапии при кальцинии тендинита.Дальнейшие исследования приводят к успешному лечению эпикондилита и пяточной шпоры с зарегистрированными показателями успешности от 70% до 80%. В связи с растущим значением ударно-волновой терапии при заболеваниях мягких тканей, HMT разработала специальное ударно-волновое устройство ReflecTron. Новая концепция его электрода (ReflecTrode) – повышенная долговечность до 50000 ударных волн. Для научной оценки ESWT для ортопедических заболеваний доступны многие клинические исследования и публикации. Дизайн, протокол и содержание опубликованных исследований различны, но все публикации согласны с тем, что ESWT показывают высокую эффективность, но очень низкие осложнения и побочные эффекты.
6-барная ударно-волновая экстракорпоральная ударно-волновая терапия Пневматическая ударно-волновая терапия для лечения боли в плече ED лечение Shockwave
Добро пожаловать на обзор наших продуктов 1. Если у вас есть какие-либо вопросы, пожалуйста, свяжитесь со мной для обслуживания клиентов, которое я купил. 2. Для получения дополнительной информации об этом продукте и о том, как его использовать, пожалуйста, свяжитесь с нашей службой поддержки.3. Чтобы узнать больше о похожих функциях этого продукта, обратитесь в нашу службу поддержки клиентов
Shock Wave Therapy:
Ударная волна – это волна давления – любое действие, которое вытесняет окружающую среду, является ударной волной. Волна, созданная, когда камень брошен в пруд, является ударной волной. Ударные волны, используемые в медицине лошадей, генерируются в жидкой среде внутри головки преобразователя и затем легко передаются через кожу, жир и мышцы. Волны высокой энергии фокусируются внутри головки преобразователя, так что ударная волна может быть направлена в точной области травмы.Когда ударные волны попадают в область с более высоким акустическим сопротивлением, например, в кости, волны резко замедляются, и большое количество энергии выделяется в окружающие ткани. Преимущество: 1. При целенаправленном применении ударных волн нагрузка на окружающие ткани довольно незначительна 2. Тело, не обремененное лекарственными средствами, за исключением кратковременного эффекта местной анестезии, если используется 3. Возможность предотвращения необходимости хирургического вмешательства и связанных с ним опасностей. 4. По некоторым показаниям, таким как теннисный локоть, действительно нет другого эффективного лечения Заявка: 1.Боль в плече, кальцинирующий тендинит 2. Радиальный или локтевой плечевой эпикондилит 3.Трохантерный тендинит 4. Талия или строгая боль 5. Коленный тендинит 6.Тибиальный стрессовый синдром 7.Achillodynia 8. Плантарный фашит 9. Сломанный жир 10. ЭД лечение Преимущества ударной волны Шанс успеха 80% Без хирургического вмешательства и без наркотиков Неинвазивная Нет риска заражения Быстрее и проще исцеление Уменьшить расходы Особенности ударной волны 1. Человеческий инженерный проект обеспечивает настройку и работает удобно; 2. 5 дюймов цветной кристалл Испанский и английский дизайн сенсорного экрана, интуитивно понятный и понятный; 3.Импортируйте источник питания, чтобы обеспечить мгновенный ударный эффект; 4. Перенапряжение и частота выбора, соответствуют требованиям лечения; 5. Воздушный компрессор Ultra-Silence – встроенная коробка для сбора аксессуаров; 6. Одиночный или двойной выход является дополнительным, и предоставляет различные профессиональные зонд; 7. Предусмотрено 5 настраиваемых эталонных решений;
Ударно-волновая терапия – Zimmer MedizinSysteme GmbH
Shockwave терапия – Медицинские эффекты
Причины наблюдаемых медицинских эффектов могут быть оценены в 55 исследованиях. Эти научные исследования позволили лучше понять причины и последствия радиальной ударной волны.
Есть два основных эффекта:
- Нормализация мышечного тонуса за счет стимуляции мышечного веретена и аппарата Гольджи мышечного сухожилия
- Наложение боли на основе принципа управления воротами (Melzack и Wall) с параллельным высвобождением эндорфина за счет стимуляции давления кожи и сенсорных рецепторов
- Стимуляция клеточной активности и изменения проницаемости клеточных мембран, вызванные прямым механическим стрессом в клеточной стенке
- Внутренние ячеистые строительные процессы для усиления механической конструкции в результате механического напряжения на пределе допустимой нагрузкиt
Косвенные эффекты включают в себя:
- Увеличение клеточного метаболизма из-за изменения проницаемости мембраны, e.грамм. открыв глутаматные каналы
- Высвобождение вещества Р, нейротрансмиттера и медиатора боли, в ткань с последующим привыканием нерва и с этим снижением болевого порога
- Высвобождение AGF и VGF (гормонов роста) с соответствующей клеточной реакцией
- Увеличение клеточной активности через экспрессию генов
Подобно технике поперечного трения, разработанной J. Cyriax, которая используется многими терапевтами, применение радиальной ударно-волновой терапии приводит к различным, непосредственно наблюдаемым эффектам во время или сразу после лечения:
- Первоначально неудобно для боли, как правило, приводит к быстрому привыканию с хорошей переносимостью применяемой ударной волны
- Как правило, значительное уменьшение боли сразу после лечения
- Увеличен диапазон движения
- Мышечный тонус нормализуется
- Ранее ощутимые миогелозы стали расслабленными
Лфк при переломе запястья руки синдром зудека: причины появления, диагностика и лечение, возможные последствия, прогнозы и меры профилактики
Синдром Зудека после перелома лучевой кости: симптомы, лечение, диагностика
Желание как можно быстрее восстановить функции поврежденной конечности при переломе является естественным для большинства людей. На первый взгляд, чем раньше человек начнет выполнять специальные упражнения, массаж и чем интенсивнее будут занятия, тем меньше времени займет период реабилитации. Данная позиция ошибочна и может привести к неприятным последствиям. Синдром Зудека после перелома лучевой кости руки является наиболее распространенным осложнением. У пациента возникает острая боль в лучезапястном суставе, отечность или даже синюшность кожи. В дальнейшем это приводит к необратимым последствиям: разрушению костей, ограничению движений в суставах.

Что это такое?
Если первая помощь при переломе была оказано своевременно, человек выполнял все рекомендации доктора, кость срастается довольно быстро. При неправильно установленном диагнозе, попытках самолечения, слишком длительной иммобилизации существует риск развития осложнений.
Синдром Зудека характеризуется нарушением работы вегетативной нервной системы. Как результат, запускается цепочка необратимых изменений в очаге поражения. Происходит спазм сосудов, ткани не получают достаточного количества кислорода, возникает гипоксия. Клинически это проявляется болевым синдромом, отеком и синюшностью кожных покровов.
Нарушение иннервации приводит к постепенной атрофии мышц, разрастанию соединительной ткани. Восстановление клеток проходит очень медленно вследствие плохого кровоснабжения. Со временем в процесс вовлекаются кости, возникает остеопороз, суставы теряют былую подвижность.
Заболевание названо в честь немецкого хирурга Зудека, который определил основные рентгенологические признаки, характерные для этого синдрома. На то время данное осложнение ассоциировалось с понятием костной дистрофии. Немного позже стали известны и другие звенья патогенеза, в связи с чем термин костной атрофии был заменен на более подходящий – комплексный регионарный болевой синдром.
Основные причины
 Синдром Зудека после перелома лучезапястья с одинаковой частотой возникает как среди женщин, так и среди мужчин. Предрасполагающие факторы отсутствуют. Осложнение возникает вследствие неправильного или несвоевременного лечения, пренебрежения рекомендациями врача. К наиболее частым причинам костной атрофии относят:
Синдром Зудека после перелома лучезапястья с одинаковой частотой возникает как среди женщин, так и среди мужчин. Предрасполагающие факторы отсутствуют. Осложнение возникает вследствие неправильного или несвоевременного лечения, пренебрежения рекомендациями врача. К наиболее частым причинам костной атрофии относят:
- самолечение. Человек может принять перелом костей за ушиб или трещину, отказаться от госпитализации. В таком случае существует риск неправильного сращения костей, хронического болевого синдрома, ограничения подвижности в суставе;
- если пациенту на протяжении длительного времени не была оказана первая помощь, прогноз неблагоприятный. Вследствие травмы нарушается иннервация и кровоснабжение тканей, клетки умирают. Главная задача врачей – как можно быстрее сопоставить и зафиксировать поврежденную конечность, восстановив кровоток;
- болевой шок. Синдром Зуддека может развиваться на фоне длительного периода болезненных ощущений в месте травмы. Потому адекватное обезболивание является способом предотвращения осложнений;
- неправильно наложенный гипс. Если повязка слишком плотно прилегает к коже, нарушается кровоснабжение, кисть становится синего оттенка, возникают болевые ощущения. Необходимо придерживаться правил наложения гипса, учитывать, что конечность может увеличиться в объеме вследствие отека;
- длительный период иммобилизации. После образования костной мозоли нужно выполнять специальные упражнения, нагружая смежные суставы. Если конечность долго находилась в обездвиженном состоянии, возникают застойные явления, слабость мышц. Адекватная физическая нагрузка – залог успешной реабилитации;
- слишком активные движения поврежденной конечностью могут ухудшить ситуацию. Необходимо следовать рекомендациям врача и нагружать руку только после восстановления целостности костей. Сняв гипс, нужно придерживаться щадящего режима;
- неправильная техника массажа. Прикосновения не должны вызывать болезненных ощущений, ухудшать самочувствие. Массаж проводится только после разрешения лечащего доктора.
Клиническая картина
Заболевание имеет несколько стадий. На первоначальном этапе изменения обратимы, если вовремя начать лечение. Далее в процесс вовлекается костная ткань, полностью восстановить функции конечности проблематично.
Для первой стадии характерны следующие симптомы:
- покраснение кожи возникает вследствие расширения сосудов;
- отек вызван увеличением проницаемости стенки капилляров в месте повреждения и выходом жидкой части крови в межклеточное пространство;
- локальное повышение температуры;
- острая боль. Пациенты могут называть ее жгучей, режущей. Любые движения в лучезапястном суставе приводят к ухудшению состояния.
 Проявления на данном этапе возникают остро, они напоминают естественную реакцию организма на повреждение, но выражены намного сильнее. Появление вышеупомянутых симптомов должно насторожить пациента. Если лечение будет начато на первоначальной стадии, можно избежать серьезных осложнений.
Проявления на данном этапе возникают остро, они напоминают естественную реакцию организма на повреждение, но выражены намного сильнее. Появление вышеупомянутых симптомов должно насторожить пациента. Если лечение будет начато на первоначальной стадии, можно избежать серьезных осложнений.
На втором этапе самочувствие немного улучшается, но в то же время начинают возникать необратимые изменения в тканях. Жалобы пациента будут следующими:
- боль становится тупой, ноющей;
- при пальпации отек более плотный, распространяется на тыльную поверхность кисти;
- кожа приобретает синюшный оттенок;
- возможны подергивания мышц кисти из-за нарушения иннервации, повышенного тонуса;
- кисть становится холодной, вследствие нарушения кровоснабжения могут выпадать волосы или ломаться ногти. В медицинской литературе существует термин мраморная кожа, который наблюдается при данном состоянии;
- атрофия мышц, подкожной клетчатки визуально заметна.
Если не начать лечение, заболевание прогрессирует дальше. На третьей стадии кисть уменьшается в размерах, кожа становится тонкой и гладкой. Мышцы атрофированы. В процесс вовлекается костная ткань, наблюдается снижение ее плотности, необратимые изменения в суставах. Любые движения вызывают острую боль, потому человек старается держать руку неподвижно. Со временем происходит разрастание соединительной ткани, подвижность кисти утрачивается полностью. Характерный вид кисти при синдроме Зудека представлен на фото.
Лечение конечной стадии заболевания является малоэффективным. Все усилия направлены на уменьшение болевых ощущений. Человек остается инвалидом на всю жизнь.
Диагностика
 Чтобы вовремя выявить заболевание, необходимо провести тщательный осмотр человека. Также важную роль играет честность пациента. Нельзя скрывать какие-либо симптомы, приуменьшать силу болевых ощущений.
Чтобы вовремя выявить заболевание, необходимо провести тщательный осмотр человека. Также важную роль играет честность пациента. Нельзя скрывать какие-либо симптомы, приуменьшать силу болевых ощущений.
Основные этапы диагностики:
- расспрос больного. Необходимо установить факт травмы, уточнить, как давно произошел перелом, каким было лечение;
- сбор жалоб;
- осмотр больного. Оценивается состояние кожи, ее цвет, температура, степень отека;
- далее необходимо проверить объем движений в лучезапястном суставе и суставах кисти;
- основным методом диагностики при синдроме Зудека является рентгенологическое исследование. На снимке определяется остеопороз, снижение плотности костной ткани, в тяжелых случаях – анкилозы (неподвижность) суставов;
- для оценки степени тяжести, стадии заболевания применяется специальный прибор – тепловизор. С его помощью удается вымерять температуру на разных участках кожи;
- ультразвуковое исследование необходимо для определения степени проходимости сосудов верхней конечности.
Способы лечения
Тактика ведения больного при синдроме Зудека в большинстве случаев консервативная. Лечение направлено на снятие болевого синдрома, уменьшение отека, предотвращение костной атрофии.
Часто пациенты при возникновении первых симптомов используют средства народной медицины. Это приводит к прогрессированию заболевания, как результат, человек обращается в больницу намного позже, что усложняет лечение. Препараты на основе трав могут назначаться врачом в периоде восстановления только в качестве дополнительной терапии.
Как лечить синдром Зудека и будет ли результат? Все зависит от степени тяжести заболевания. Чем раньше человек обратится в больницу, тем больше шансов полностью восстановить работоспособность.
Консервативное лечение
 Основная жалоба пациентов – выраженный болевой синдром. Потому препаратами выбора являются обезболивающие таблетки. Наиболее эффективными являются следующие средства:
Основная жалоба пациентов – выраженный болевой синдром. Потому препаратами выбора являются обезболивающие таблетки. Наиболее эффективными являются следующие средства:
- Кетанов;
- Анальгин;
- Диклофенак;
- Нимесил;
- Кеторол.
Большинство из вышеуказанных препаратов, кроме обезболивающего действия, обладают выраженным противовоспалительным эффектом, уменьшая отек, покраснение кожи. Суточная доза назначается индивидуально, составляет от 1 до 4 таблеток в зависимости от степени тяжести заболевания. Препараты данной группы лучше принимать после еды, так как они вызывают раздражение слизистой оболочки желудка. Целесообразность назначения лекарств людям с язвенной болезнью, гастритами определяет врач. В таких случаях возможна замена таблеток на более безопасные.
Если боль не уменьшается после применения таблетированных форм, выполняют новокаиновые блокады.
Сосудорасширяющие препараты помогают улучшить кровоток, устранить кислородное голодание тканей. Миорелаксанты устраняют постоянное напряжение мышечных волокон, витамины группы В необходимы для улучшения работы нервной системы. Дополнительно могут назначаться препараты кальция, хондропротекторы.
 В период восстановления показаны следующие процедуры:
В период восстановления показаны следующие процедуры:
- физиотерапия: магнитотерапия, УВЧ, электрофорез;
- рефлексотерапия;
- иглоукалывание;
- массаж;
- физические упражнения.
Комплексный подход к лечению позволяет восстановить работоспособность пациента, если не произошли необратимые изменения в костной ткани и суставах. В противном случае человек остается инвалидом.
Хирургическое лечение
Операция показана в тех случаях, когда консервативное лечение неэффективно. Врачи практикуют введение в нерв обезболивающих препаратов, пересечение нервных волокон. Также выполняют артродез, остеотомию и другие манипуляции.
Прогноз
Если синдром Зудека возник после перелома лучевой кости, период восстановления займет не менее полугода. Прогноз на І и ІІ стадии заболевания относительно благоприятный. Своевременно начатое лечение позволяет восстановить функции конечности.
На ІІІ стадии в большинстве случаев удается лишь уменьшить симптомы, облегчить заболевание.
Профилактика
Поскольку синдром Зудека является осложнением перелома лучевой кости, при возникновении травмы необходимо придерживаться нескольких правил.
- Консультация врача – обязательная процедура при ударах, падениях. Симптомы ушиба и перелома похожи, определить разницу сможет только врач после рентгенологического исследования.
- Адекватное обезболивание позволяет избежать осложнений в дальнейшем.
- Необходимо как можно раньше провести сопоставление и фиксацию костей.
- Правильно наложенный гипс не должен вызывать болезненных ощущений, отека, изменения цвета кожи. Возникновение вышеупомянутых симптомов свидетельствует о нарушении техники наложения повязки.
- Необходимо учитывать срок срастания костей. Слишком раннее снятие гипса или сильная нагрузка может привести к повторному смещению отломков, повреждению нервов, усилению боли.
- После разрешения врача нужно выполнять гимнастику. Если мышцы находятся слишком долго без нагрузки, возникает атрофия.
- Массаж не должен вызывать боли, неприятных ощущений.
Главное правило лечебной физкультуры – постепенность. Начинать следует с небольшой нагрузки, постепенно ее увеличивая.
Смотрите также:
Лфк при переломе запястья руки синдром зудека












Синдром не является отдельным заболеванием, а возникает как осложнение после травм верхних и нижних конечностей. Патологический процесс представляет собой трофоневротические и дистрофические изменения, развивающиеся в суставах, костях и мышцах, кровеносных сосудов и нервах.
Нейродистрофический синдром Зудека связан с нарушением питания тканей, хрупкостью костей. Чаще всего выявляется патология после перелома лучевой кости, запястья, кисти, щиколотки или стопы и других заболеваний опорно-двигательного аппарата. На практике синдром Зудека встречается чаще после перелома лучевой кости верхней конечности, реже при повреждении нижних конечностей.
Причин развития несколько:
- несоблюдение правил реабилитации после перелома, непродолжительная реабилитация,
- преждевременная нагрузка после снятия гипса,
- чрезмерная подвижность конечности в остром периоде болезни,
- преждевременное снятие гипса или, наоборот, длительное ношение гипса,
- наложение слишком тугой давящей повязки,
- несвоевременное обращение за медицинской помощью. Зачастую пациенты принимают перелом за растяжение связок, думая, что боль пройдет, и не спешат к врачу.
Зачастую пациенты игнорируют физиотерапевтическое лечение и сеансы лечебной гимнастики для разработки поврежденной конечности в период реабилитации, что также становится еще одной причиной развития синдрома.
При травме ускоряется синтез соединительной ткани, раздражается симпатический нерв. На фоне этого процесса окружающие ткани атрофируются, суставы твердеют и сковываются, кости становятся хрупкими.
Первые признаки развития патологии связаны с вазомоторными нарушениями. Длительность первой стадии – около полугода. В эту группу входят следующие проявления:
- конечность отекает,
- сосуды вокруг пораженного участка переполняются кровью, поэтому кожа гиперемированная,
- амплитуда движений сокращается,
- при прикосновении чувствуется жар,
- при движении конечности отзываются резкой болью. По мере прогрессирования боль не прекращается даже в состоянии покоя.
Зачастую пациенты не придают вышеперечисленным признакам большого значения, считая их отголосками травмы. Постепенно клиническая картина усугубляется, в течение шести месяцев наблюдаются дистрофические и трофические нарушения:
- мышцы спазмируются,
- кожа вокруг пораженного участка синеет,
- отек усиливается,
- окружающие мышцы атрофируются,
- кожа натянута, сильно блестит, а на ощупь холодная.


Обычно больные именно на этом этапе обращаются за помощью, но иногда боль купируют спазмолитиками, а синдром развивается дальше – конечность уменьшается, а боль мешает обычному ритму жизни.
Третий этап синдрома Зудека – это хроническое декомпенсированное течение. Мышцы уже атрофированы, суставы неподвижны, подкожно-жировая клетчатка истончена. Развиваются контрактуры, мышечная ткань отсутствует, кости становятся хрупкими и тонкими. Симптоматика нарастает в течение одного года.
Требуется консультация ортопеда и невролога. Он осмотрит конечность, назначат обследование, которое можно пройти в нашей клинике, а затем разработают тактику терапии.
Лечебная терапия зависит от стадии, на которой выявлен синдром. Так, на начальной стадии достаточно приема медикаментов – витаминных комплексов, гомеопатических препаратов, миорелаксантов, сосудорасширяющих и противовоспалительных средств, нейролептиков, а также выполняется массаж, и прикладываются холодные компрессы.
На второй стадии патологии помимо приема лекарственных средств, полезен прием кальцийсодержащих препаратов, блокаторов альфа-адренорецепторов, кортикостероидов. Кроме того, назначаются сеансы иглоукалывания, кинезиотерапии, ультразвука, магнитной и лазерной терапии, циклы ЛФК. При неэффективности перорального приема медикаментов приступают к симпатической блокаде нервных стволов.
Третья стадия устраняется только с помощью оперативного вмешательства. Хирургический путь лечения заключается в пресечении нервных волокон, остеотомии лучевой кости, растяжении пораженного участка, артродезе сустава.
Отличительная черта лечения – нельзя ограничивать подвижность. Нужно больше двигаться, разрабатывать амплитуду движений конечности.


На начальной стадии функциональность поврежденной конечности полностью восстанавливается за 5-6 месяцев. Авторские методики лечения не допускают распространения патологии на окружающие ткани. Если диагностируется третья хроническая стадия, то положительная динамика заключается в частичном восстановлении подвижности сустава.
Отличительная черта лечения – нельзя ограничивать подвижность. Нужно больше двигаться, разрабатывать амплитуду движений конечности. Рекомендуется больше гулять и наступать на травмированную ногу. Поврежденной рукой следует крутить мяч.
Сеансы ЛФК проводят только под контролем опытного инструктора. Он контролирует правильность выполнения упражнений, т.к. неправильная техника гимнастики негативно сказывается на пораженном суставе.
Переломы запястья относятся к одним из самых неблагоприятных травматических повреждений костных структур. Это связано с анатомическими и функциональными особенностями остеоидных тканей. Учитывая губчатое строение и маленькие размеры костей, в процессе регенерации важным фактором является правильная иммобилизация и реабилитационные мероприятия.
Чаще всего пострадавшие — это дети и люди, которые занимаются спортом. У пациентов преклонного возраста переломы этой зоны встречаются редко, в большинстве случаев они сопровождаются повреждением дистальных отделов предплечья. ЛФК при переломе запястья руки является главным направлением лечения.
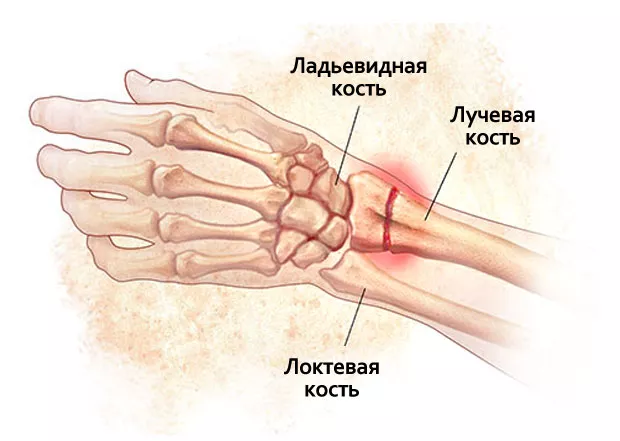

Виды переломов
В структуре травм костей запястья переломы бывают:
- изолированные — повреждается одна из 6 костей;
- сочетанные — одновременно поражаются несколько структурных единиц.
По статистике, до 90 % переломов отмечается в области ладьевидной кости. Далее по частоте встречаются травмы полулунной и гороховидной костей. Остальные остеоидные ткани редко ломаются. Механизм возникновения патологии возникает при ударе кулаком или ребром ладони по твердой поверхности, а также во время падения с упором на кисть или прямого удара.
Варианты осложнений
Своевременное начало реабилитационных мероприятий является важным фактором выздоровления после травматических повреждений. Если пациент игнорирует врача и не выполняет рекомендации, возникает вероятность развития осложнений. Чаще всего наблюдаются такие неблагоприятные ситуации:
- Формирование стойкого болевого синдрома.
- Развитие деформирующего остеоартроза и анкилоза сустава.
- Тугоподвижность структур.
- Образование ложного сустава.
- Замедление сращения костей, которое требует оперативного вмешательства с проведением остеосинтеза.
- Появление аваскулярных некротических изменений кости, которое необходимо удалять.
ЛФК при переломе запястья руки должно выполняться квалифицированным специалистом. Неправильные манипуляции могут привести к появлению синдрома Зудека — трофическим и вазомоторным нарушениям, которые сопровождаются явлениями остеопороза и болевым синдромом.
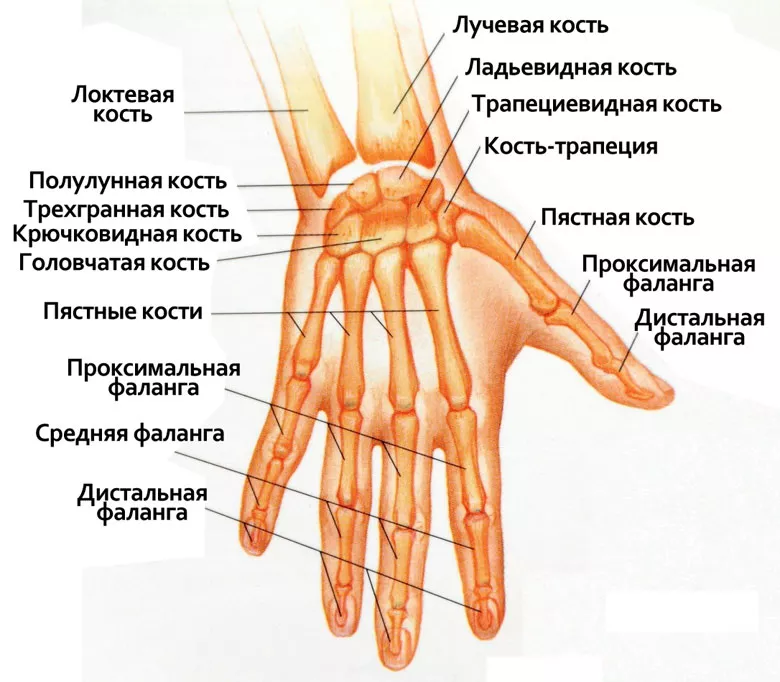

Основные направления гимнастики
Особенностью костей запястья является медленная регенерация тканей. Это происходит за счет малого периостального покрова и анатомического расположения костей. Поэтому для хорошего сращения отломков и образования мозоли нужно как можно раньше подключать физическую нагрузку. Гимнастика включает:
- выполнение простых упражнений во время ношения гипсовой лангеты;
- проведение реабилитационного курса ЛФК с использованием вспомогательных устройств.
ЛФК во время иммобилизации
Первые упражнения рекомендуют выполнять, начиная со второго дня после наложения иммобилизационного устройства. Учитывая объем ограничения вследствие наличия гипсовой повязки, можно проводить следующие элементы гимнастики:
- Двигательная активность I-IV пальцев — разведение, сгибание, разгибание, шевеление фаланг.
- Супинация, пронация, круговые обороты в локтевом суставе.
- Сгибание, разгибание, круговые обороты плечевого сустава.
ЛФК после перелома запястья следует выполнять ежедневно в течение 3-5 минут. Можно посмотреть видео-уроки, в которых специалист показывает правильное выполнение упражнений. Движения должны быть плавными и медленными, их можно повторять на протяжении дня до 4-6 раз. Допускается массаж свободных зон верхней конечности в виде растирания и поглаживания.

Комплекс упражнений восстановительного периода
На протяжении периода иммобилизации рука находится в вынужденном положении. Поэтому после снятия гипса пациенту предстоит огромная работа по восстановлению функциональной подвижности кисти. В периоде реабилитации упражнения выполняются чаще — до 5-10 раз в день. Длительность занятий занимает до 20 минут. Во время ЛФК могут наблюдаться неприятные ощущения в зоне, где был перелом запястья. Реабилитолог или врач-ортопед подскажут, какая степень дискомфорта допустима при выполнении двигательных элементов.
Для разработки мышечного и связочного аппарата запястья подойдут вспомогательные устройства. Специальные тренажеры помогают быстрее справиться с патологическими проблемами. С этой целью применяют эспандеры, эластичные мячи с гладкой поверхностью и шипами, а также роликовые массажеры.

Начинают с элементов гимнастики, которые проводились во время иммобилизации, а затем подключают другие варианты движений. Для лучшего восприятия перед началом тренировки можно посмотреть видео. Существуют следующие виды ЛФК при переломе запястья:
- В положении сидя предплечье размещают на гладкой поверхности стола так, чтобы кисть свободно опускалась с края. Фаланги сжимают в кулак в положении сгибания вверх, а затем опускают, руку расслабляя пальцы.
- Выполняют разведение и сведение пальцев.
- Делают приведение и отведение большого пальца. При этом кисть находится в расправленном положении, а остальные фаланги плотно прижаты друг к другу.
- Складывание кистей в замок — выполняется в виде рукопожатия в двух положениях.
- Проводят приведение и отведение кисти во фронтальной плоскости.
- Располагают мяч в ладони и сжимают его большим пальцем сверху и сбоку остальными фалангами.
- Зажимают мяч между вытянутыми пальцами и большим пальцем, при этом сдавливают его.
- Выполняют вращение гимнастической палки, постепенно наращивая темп.
- Вращают сомкнутыми в замок ладонями поочередно в одну и другую сторону.
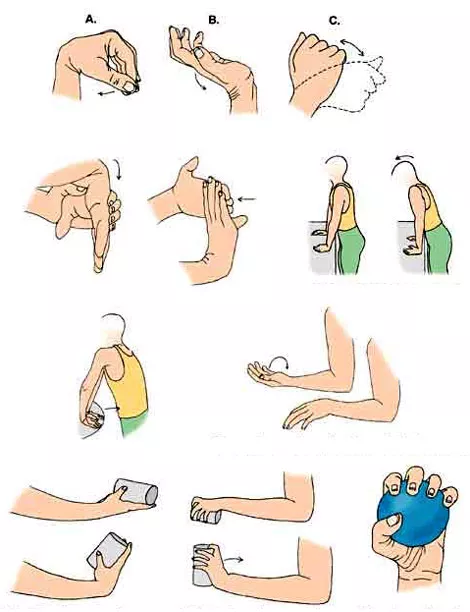

Альтернативные методики
Восточная медицина предлагает некоторые техники, которые помогают восстановить кровообращение в пораженных тканях, снять отечность с тканей и уменьшить болевой синдром. При переломах кисти и запястья рекомендуют упражнения асан-йоги, которые следует выполнять ежедневно. Гимнастика занимает до 5 минут. Фиксировать позиции необходимо в течение 15-30 секунд в две стороны.
- Принимают боковой упор лежа, опираясь на перпендикулярно расположенное предплечье. Ноги находятся в вытянутом положении. Конечность вверху вытягивается над головой.
- Ноги на ширине плеч, руки сводят за спиной в замок — одна конечность сверху, а другая – снизу.
- Скрещивают предплечья над головой и наклоняются к полу в положении стоя, предплечья при этом касаются на поверхности опоры.
- Руки вытягивают над головой вверх. Голова повернута в сторону кистей. Выполняют выпад на ногу, согнутую в колени, другая нижняя конечность вытянуты назад с упором на внутреннюю сторону стопы.
Дополнительно возможны упражнения с резиновыми мячиками и резинками разного рода:

Правила успешной реабилитации
В процессе реабилитации проводят физиотерапевтические мероприятия, такие как магнитотерапия. Выполняют специальный массаж, который улучшает лимфодренаж и кровообращение в тканях, стимулирует процессы регенерации. Специалисты рекомендуют плаванье, в качестве дополнительной нагрузки к ЛФК при переломе запястья. Для того чтобы костная мозоль правильно формировалась, а заживление происходило быстро, без осложнений, необходимо придерживаться следующих рекомендаций:
- Регулярно выполнять комплекс ЛФК.
- Наращивать нагрузку постепенно, переходя от простых упражнений к более сложным элементам.
- Не допускать болевых ощущений, особенно на старте.
- Выполнять гимнастику несколько раз в сутки.
- Нормализовать питьевой режим — объем жидкости должен составлять до 2 литров в сутки.
- Ограничить употребление спиртных напитков.
- В течение реабилитационного периода избегать походов в баню или сауну.
ЛФК при переломах запястья должна выполняться строго под контролем врача. Неправильная двигательная активность может привести к неблагоприятным последствиям. Поэтому важный фактор восстановления — грамотная дозированная нагрузка. При соблюдении рекомендаций специалиста период реабилитации пройдет быстро, и пациент сможет вернуться к полноценной жизни.


Синдром Зудека – это заболевание, возникающее из-за перенесенных недавно травм верхних и нижних конечностей. Патология характеризуется появлением боли в поврежденной области, невозможностью питания прилежащих клеток и тканей, а также хрупкостью костей и различными вазомоторными нарушениями.
Синдром не относят к отдельным заболеваниям. Он является одним из осложнений, которое может возникнуть вследствие какой-либо полученной травмы конечности. К сожалению, в последнее десятилетие болезнь набирает свои обороты. Наиболее часто она возникает после перелома лучевой кости руки, реже – при повреждении кисти, запястья или стопы.
Причины появления заболевания
К появлению нейродистрофического синдрома Зудека приводит непосредственно не сам факт перелома руки. Главной причиной его возникновения является неквалифицированная помощь специалистов или проведенные с нарушениями реабилитационные процедуры.


Синдром может появиться из-за:
- Неправильно наложенной тугой повязки, которая приводит к появлению покраснения, отека и онемения конечности;
- Раннего освобождения от гипса;
- Нарушения создания неподвижности руки;
- Болезненных воздействий на руку во время медицинских процедур;
- Резких движений поврежденной конечностью после снятия гипсовой повязки;
- Нарушений рекомендаций доктора.
Часто заболевание является следствием неверно поставленного диагноза. Например, если перелом принимают за обычное растяжение или небольшой ушиб.
Занятия ЛФК, специальный массаж, горячие ванны и активный образ жизни в первое время после освобождения конечности от гипса также могут вызвать осложнения.
Иногда причины патологии напрямую не связаны с травмированием конечности. Они являются отголосками онкологических болезней, гормональных всплесков и нарушений работы вегетососудистой системы.
Факторы риска и развитие синдрома
К основным факторам риска, которые способны привести к зарождению и развитию заболевания, относят неквалифицированную помощь медиков или полное ее отсутствие. Также неправильное вправление кости или проблемы в создании неподвижности руки часто влекут за собой неприятные последствия.
Возникновение и развитие синдрома происходит под действием вегетативной нервной системы, которая отвечает за большинство процессов, происходящих в организме. ВНС регулирует деятельность всех желез и органов человека и помогает ему приспособиться к условиям окружающей среды. Именно поэтому и появляются нестерпимые боли, происходит разрушение тканей и нарушение кровотока в поврежденном месте.


Так как травмирование конечности приводит к повышенному разрастанию соединительной ткани, появляется излишнее раздражение симпатического нерва. Параллельно возникает атрофия прилежащих тканей, суставы затвердевают и теряют свою подвижность, а кости становятся хрупкими.
Развитию заболевания содействуют и затяжные депрессии, гормональные всплески у женщин.
Симптомы синдрома
Обычно пациенты не придают особого значения первым симптомам нейродистрофического синдрома Зудека. Больные думают, что плохое самочувствие является ответной реакцией организма на полученную травму. Но часто их мнение является ошибочным и приводит к развитию заболевания и ухудшению общего самочувствия. Именно поэтому важно не пропустить первые признаки синдрома и вовремя начать лечение.


На первых стадиях заболевание проявляется:
- Отеком тканей конечности;
- Заметным покраснением кожи, которое происходит вследствие переполнения кровью сосудов;
- Чувством жара в травмированной области;
- Ограничением подвижности сустава;
- Нестерпимой резкой болью, которая усиливается во время движения конечности. Иногда неприятные ощущения не проходят даже в состоянии покоя.


Появление хотя бы одного из симптомов должно насторожить пациента и его лечащего врача. Но обычно синдром диагностируют только на второй его стадии, которая характеризуется:
- Возникновением синюшного оттенка в области травмы;
- Обширным отеком;
- Частыми сокращениями мышц и их спазмами;
- Повышением температуры;
- Атрофией ближайших мышц;
- Хрупкими ногтями и ломкими волосами;
- Мраморной (холодной) кожей в пораженной области;
- На рентгеновском снимке становится заметно существенное снижение плотности костей.
Возможные осложнения и последствия
Избежать осложнений можно только лишь начав лечение на первой или второй стадии развития заболевания. Если же терапия не была проведена вовремя, наступит третья стадия, во время которой:
- Значительно уменьшается конечность вследствие атрофии кожи и мышц, следовательно, костная ткань становится менее прочной.
- Появляется нестерпимая боль, которая не позволяет человеку двигаться.
- Третья стадия синдрома практически неизлечима. Чаще всего в этом случае человек становится инвалидом.


последствия нелеченного синдрома Зудека


развитие остеопороза и деформация суставов при синдроме Зудека
Диагностика заболевания
В первую очередь диагностика синдрома Зудека предполагает опрос больного врачом. Специалист должен осмотреть конечность и узнать обо всех неприятных симптомах, которые беспокоят пациента. Обычно постановка диагноза не вызывает затруднения только на второй или третьей его стадии. Поэтому часто одного опроса становится мало, появляется необходимость в дополнительных исследованиях:
- Рентгенография поврежденного участка конечности. Она помогает выявить наличие остеопороза кости и все патологические процессы, происходящие в организме.
- Ультразвуковая диагностика способна показать существующие нарушения в работе кровеносных сосудов в области травмы.
- Тепловизор поможет определить степень развития аномалии по амплитуде температур прилежащих тканей.
Лечение синдрома Зудека
Когда заболевание только начинает развиваться, его лечение не вызывает каких-либо трудностей. В этом случае достаточно консервативной терапии, которая включает: медикаментозные препараты, средства народной медицины, гомеопатическое лечение, занятия ЛФК, массаж и физиотерапевтические процедуры: иглоукалывание, оксигенацию, лазерную терапию. Часто вместе с основным лечением назначают прием препаратов с высоким содержанием кальция. Оперативное вмешательство требуется обычно только в запущенных случаях, когда заболевание не поддается лечению или успело перейти на третью стадию.


Во время консервативной терапии назначают следующие медикаменты:
В редких случаях может потребоваться психологическая помощь и дополнительная терапия нейролептическими препаратами, антидепрессантами и кортикостероидами.
Также следует заниматься физкультурой под руководством опытного тренера, который знает, как правильно лечить болезнь.
В повседневных бытовых делах не стоит ограничивать привычные действия. Травмированная конечность не должна постоянно находиться в состоянии покоя. Достаточно лишь немного уменьшить физическую активность.
В первую очередь, стоит сказать о том, что лечение заболевания одними лишь народными средствами усугубит ситуацию и отнимет время. Реальную пользу организму оно принесет только в комплексе с приемом соответствующих медикаментов.
Справиться с синдромом помогут следующие рецепты:
- Около 250 г листьев петрушки и укропа следует промыть, обдать горячей водой, уложить на дно двухлитровой банки и залить литром горячей воды. Оставить настаиваться смесь на 3-4 часа, после – процедить. Выпивают настой за три раза в сутки во время еды по 100 мл. Курс лечения – 6 месяцев.
- Столовую ложку травы зверобоя необходимо залить стаканом кипятка и оставить на 40-50 минут в теплом месте. Употреблять отвар следует 3 раза в день по 20-25 мл.


Для уменьшения болевых ощущений подойдут и примочки из почек березы. Их нужно залить водкой и оставить настой в теплом месте на 7 дней. Состав можно наносить на больное место на ночь. Курс лечения – 2-3 недели.- Также в качестве компресса больные синдромом Зудека часто используют отвары из донника, ромашки, окопника, зверобоя и листьев грецкого ореха.
Вследствие того, что лечение болезни занимает достаточно продолжительное время, следует избавить организм от поступления различных медикаментозных и химических средств в большом количестве. В этом случае помогут гомеопатические средства, которые являются не менее эффективными, но приносят меньше вреда. Но не стоит забывать, что любой вид терапии должен быть согласован с лечащим врачом, исключением не становится и гомеопатия.
Чтобы избавиться от резкой боли, которая была вызвана спазмами, следует принимать следующие спазмолитические, обезболивающие и одновременно успокаивающие средства:
Во время лечения синдрома следует ограничить двигательную активность конечности и обеспечить ее покой. После исчезновения регулярных болевых ощущений, нужно приступать к разработке и укреплению руки или ноги с помощью физических упражнений. Чтобы ускорить восстановление травмированной конечности, следует заниматься специальной лечебной физкультурой вместе с тренером и дополнительно выполнять следующие упражнения дома.


Если была повреждена рука:
- Как можно чаще крутить теннисные мячики или небольшие резиновые шарики в руке;
- Поднимать руки и при этом пожимать плечами;
- Вращать кисти в разные стороны;
- Хлопать ладонями перед собой и за спиной несколько раз в день;
- Кидать резиновые мячики с отскоком от стены и одновременно пытаться поймать их;
Если была повреждена нога:
- Нужно как можно чаще гулять и ходить пешком, особенно, опираясь на травмированную конечность;
- Стоя нужно совершать махи ногами в стороны, лежа – делать перекрестные махи;
- Придерживаясь за опору, например, за стул, необходимо поочередно поднимать ноги под углом в 30 градусов и сохранять это положение в течение 20 секунд;
- В положении стоя подниматься на носочки и возвращаться обратно на полную стопу.
Как таковой профилактики синдрома не существует. Доктора советуют лишь быть аккуратнее и стараться избегать переломов, растяжений и ушибов. Но если травмы все-таки возникли, следует немедленно обратиться за помощью к специалисту и начать своевременное лечение.
Синдром Зудека – это тяжелое осложнение, которое не проходит само по себе. В начале своего развития болезнь может казаться абсолютно безобидной. Но именно это и приводит к тому, что пациенты откладывают визит к доктору, теряя время.
Во время реабилитационных действий больным нужно быть терпеливыми и аккуратными. Категорически запрещается в первые же дни после выписки из больницы совершать резкие движения поврежденной конечностью, нагружать ее, поднимать тяжести. Все это может привести к возникновению боли и спровоцировать развитие осложнений.
Пораженной конечности следует обеспечить покой. А для скорейшего выздоровления нужно заниматься лечебной физкультурой под присмотром опытного тренера. Также людям с данным диагнозом показано курортное лечение в санаториях.
Прогноз
Прогноз заболевания напрямую зависит от степени его развития. Если пациенту ставят диагноз на начальных стадиях, то с помощью комплексной терапии можно восстановить все функции поврежденной конечности. Обычно этот процесс занимает 5-7 месяцев. За это время необходимо успеть сохранить или восстановить двигательную активность поврежденного места. Нельзя допустить распространение болезни выше пораженного участка.
Как правило, уже на третьей стадии болезни прогноз становится неутешительным – больному грозит инвалидность. Суставы теряют свою подвижность, кости всего тела становятся ломкими и хрупкими, изменяются размеры конечностей. После – пациент уже не может выполнять обычные действия пораженной конечностью, что и приводит к недееспособности.
Таким образом, можно сделать вывод о том, что прогноз напрямую зависит от времени начала лечения и квалификации врача. Победить болезнь можно, главное – приложить к этому все силы.
Подробности лечения синдрома зудека после переломов и сопутствующие симптомы. Синдром Зудека – осложнение после перелома лучевой кости Минсоцразвития алгоритм лечения симптома зудека
Синдром Зудека описывает трофоневротические изменения в костях и суставах, сопровождаемые выраженным болевым синдромом. Причиной его развития является травма – сильный ушиб или перелом. Чаще всего поражается лучевая кость, почти в два раза реже – кости нижних конечностей, в единичных случаях данный синдром наблюдается в плечевых костях.
Вплоть до 1966 года синдром, или дистрофия Зудека имела несколько названий – болезнь Зудека, алгонейродистрофия, казуалгия, синдром плечо-кисть, рефлекторная симпатическая дистрофия, посттравматическая дистрофия руки. Впоследствии, согласно решению международной ассоциации по изучению болей (IASP), все эти понятия были заменены общим термином КРБС – комплексный регионарный болевой синдром.
Причины
Синдром Зудека – это не самостоятельное заболевание, а осложнение, которое развивается преимущественно после перелома лучевой кости руки. В подавляющем большинстве случаев перелом осложняется в результате некорректного лечения повреждения, несоблюдения основных принципов реабилитации, неправильной иммобилизации верхней конечности.
Причиной может быть слишком тугая повязка, из-за которой рука отекала и немела, болезненное вправление перелома или грубые действия медперсонала при оказании первой помощи. Фиксация руки в нефизиологичном положении, слишком раннее снятие гипса, преждевременные активные движения – все это способствует развитию и сохранению вазомоторных и трофических нарушений в течение длительного времени.
Сильнейшие боли вызывает проведение тепловых процедур, массажа и грубая «реабилитация» пассивными движениями, когда руку пациента разрабатывает врач или массажист. С другой стороны, отсутствие иммобилизации и лечения также бывает причиной синдрома Зудека. В этом случае вместо перелома ошибочно диагностируется обычный ушиб, растяжение или разрыв связок.
Иногда такое осложнение может быть связано с системными заболеваниями эндокринной, нервной системы, а также с онкологическими процессами в организме, что существенно затрудняет диагностику. Большое влияние оказывает также психологическое состояние пациента – люди с различными фобиями и страхами сталкиваются с синдромом Зудека гораздо чаще.
Справка: более чем в 70% случаев причинами нейродистрофического синдрома являются нагрузка, которой подверглась травмированная кость, сдавление поврежденных тканей и нарушение местного кровообращения.
Механизм развития
Любая травма в той или иной степени отрицательно влияет на работу вегетативной нервной системы. При условии правильного лечения, своевременных и последовательных реабилитационных мероприятий наступает полное выздоровление. Так происходит благодаря адаптационным возможностям организма.
Если внешний раздражитель действует в течение продолжительного времени, функция вегетативной нервной системы не успевает восстановиться. В результате непрекращающейся боли, отечности и инфекции симпатический нерв находится в состоянии гипертонуса, который становится постоянным и уже не зависит от первопричины раздражения. Мелкие капилляры сужаются, кровоток замедляется, ткани испытывают нехватку кислорода.
Из-за нарушения внутритканевого обмена дегенеративные процессы начинают преобладать над восстановительными, а соединительная ткань разрастается. Соединительно-тканные рубцы еще больше раздражают нерв, создавая замкнутый круг.
Прогресс патологического процесса приводит к разрежению костной ткани, фиброзному перерождению сухожилий, тугоподвижности суставов и стойкому нарушению трофики – клеточного питания.
Стадии синдрома Зудека
Заболевание развивается в три стадии:
- 1 стадия – острая, или воспалительная. Наблюдаются типичные признаки воспаления – боль, покраснение и повышение температуры кожи над поврежденным участком;
- 2 стадия – дистрофическая. Вследствие спазма мелких капилляров повышается тонус крупных сосудов, вызывая застойные явления. Поступление крови и питания к мягким тканям снижается. Продолжительный застой приводит к образованию кровяных сгустков – тромбов и обширному отеку. Кожа может приобретать бледно-голубой, синюшный или багровый оттенок;
- 3 стадия – атрофическая. Из-за длительного нарушения иннервации и кровоснабжения восстановительные процессы прекращаются, происходит масштабное разрастание соединительной ткани. Мышечно-сухожильные волокна и кожа рубцуются, и развивается . Это означает, что сустав уже не может полностью согнуться или разогнуться, и не исключено абсолютное анкилозирование – сращение костей в суставе.
Симптомы
Клиника синдрома Зудека включает достаточно интенсивные боли, которые нарастают при любом движении или прикосновении. Из-за болезненности ограничивается двигательная способность. Характерно, что после снятия гипса боль не исчезает, а отек становится все больше.
Симптоматика развивается в соответствии со стадиями и особенно ярко проявляется со стороны кожных покровов. На стадии воспаления они горячие и покрасневшие, дистрофическая стадия сопровождается побледнением и похолоданием кожи.
Главным назначением фиксирующей повязки является профилактика повторного смещения костей. При правильной фиксации снижается нагрузка на суставы, предотвращается мышечное напряжение, и уменьшается болевой синдром.
По завершении патологического процесса, на стадии атрофии, кожа приобретает мраморный оттенок и характерный блеск, а также утрачивает складчатое строение. Болевые ощущения несколько стихают, но при смене погоды напоминают о себе вновь.
Появляются и другие симптомы: истончаются ногти и волосы, и подкожно-жировая клетчатка. На пораженной конечности усиливается рост волос, на рентгеновском снимке можно увидеть очаговый (пятнистый) остеопороз – участки пониженной плотности кости.
Нужно отметить, что первые признаки дистрофии пациенты зачастую принимают за естественные последствия травмы. Если после наложения гипса или перевязки рука сильно болит и отекает, к тому же становится горячей на ощупь, необходимо обратиться к врачу.
На 1–2 стадии болезнь успешно лечится, в дальнейшем лечить синдром Зудека гораздо труднее. Случаи выздоровления бывают, однако чаще всего больным грозит инвалидность.
Лечение
Успех терапии напрямую зависит от времени обращения за медицинской помощью. В большинстве случаев лечение проводится консервативными методами. Если они оказываются неэффективны, делают симпатэктомию – иссечение поврежденного нервного ствола, новокаиновые блокады (введение Новокаина в нерв), инфильтрационную анестезию.
Метод инфильтрационной анестезии подразумевает местное обезболивание, при котором ткани буквально пропитываются анестетиком, блокирующим нервные импульсы. В тяжелых случаях проводят артродез суставов, остеотомию лучевой кости.
В острой стадии больным назначаются обезболивающие препараты – Анальгин, Брал – и противовоспалительные средства – Диклофенак, Кетанов, Кеторол. Применяются также сосудорасширяющие лекарства, миорелаксанты, витамины группы В и анаболические гормоны.
Прием анаболиков позволяет ускорить срастание перелома и нарастить мышечную массу, что в конечном итоге существенно улучшает самочувствие пациента. В некоторых случаях требуется консультация психотерапевта, успокоительные и стероидные средства.
При сильных болях выписывают Кеторол в таблетка
Синдром Зудека после перелома лучевой кости руки: как лечить, лечение
 Синдром Зудека после перелома лучевой кости руки возникает в виде посттравматического симптома. Врачи советуют начинать лечение заболевания требуется после первых признаков.
Синдром Зудека после перелома лучевой кости руки возникает в виде посттравматического симптома. Врачи советуют начинать лечение заболевания требуется после первых признаков.
Иначе, патология приводит к инвалидности.
Используй поиск Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Как проявляется патология
 Когда сняли гипс после перелома лучевой кости, у пациента диагностируется отёк. При обычных условиях больной не ощущает неприятных симптомов. Отёчность проявляется при нескольких синдромах. При Зудеке происходит нарушение в функционировании вегетативной нервной системы.
Когда сняли гипс после перелома лучевой кости, у пациента диагностируется отёк. При обычных условиях больной не ощущает неприятных симптомов. Отёчность проявляется при нескольких синдромах. При Зудеке происходит нарушение в функционировании вегетативной нервной системы.
Перелом лучевой кости может спровоцировать развитие ряда осложнений, например, сопровождаться спазмом сосудов. Конечность перестаёт получать достаточно кислорода с кровотоком.
Это становится причиной гипоксии (кислородного голодания). Основными признаками синдрома Зудека считается отёчность конечности, боль и синий оттенок кожи.
Когда нарушается связь нервных импульсов с ЦНС, это приводит к мышечной атрофии руки. Соединительная ткань начинает разрастаться. Из-за травмы регенерация клеток замедляется. Через некоторое время процесс начинает затрагивать костную ткань. Это становится причиной болезней суставов.
Синдром протекает в нескольких стадиях. Для каждой степени есть определённая клиническая картина.
Начальная стадия характеризуется следующими симптомами:
- Отёчность от места повреждения до пальцев;
- Покраснение кожи;
- Жар в области повреждения;
- Рука в суставе ограничена в подвижности;
- Резкая боль при сгибании конечности.
Дискомфорт при синдроме может проявляться в состоянии покоя. Наблюдается частое сокращение мышц. На повреждённой руке ногти будут хрупкими. Если пациенту сделают рентгеновский снимок, то будет видно снижение плотности костной ткани.
↑Эффективное лечение синдрома
Терапевтические мероприятия начинаются с консервативных методов. Задачей лечения при синдроме Зудека является снижение основных симптомов. Если вначале патологии пациент без консультации с врачом применяет народные средства, это становится причиной перехода болезни на поздние стадии. Препараты из лечебных трав используются в виде дополнения к основной терапии.
↑Медикаментозная терапия
Пациенты сначала просят, чтобы врач помог снять болевой синдром. Назначаются обезболивающие препараты.
Для снятия боли помогают медикаменты:
- “Анальгин”;
- “Нимесил”;
- “Кетанов”.
Обезболивающие препараты из группы НПВС помогают снять боль после перелома и устраняют воспаление. Дозировка лекарств подбирается индивидуально. Обезболивающие медикаменты употребляют после еды. Это связано с раздражительным воздействием на слизистую оболочку пищеварительного тракта.
Когда пациенту не помогают обезболивающие медикаменты, то выполняются новокаиновые блокады. Выписываются препараты для тонизирования сосудов и улучшения кровообращения, что помогает доставке кислорода к повреждённым тканям. Дополнительно назначаются миорелаксанты и витамины из группы B.
↑Хирургическая терапия
Проведение операции при заболевании после перелома назначается, если консервативные методы не помогли. Хирургическое вмешательство проводится под местной анестезией.
Чтобы помочь пациенту на последней стадии синдрома проводят остеотомию. Процедура заключается в повторном переломе лучевой кости под наркозом. Это помогает предупредить развитие деформаций.
↑ https://gidpain.ru/perelom/sindrom-zudeka-luchevoj.htmlСколько болит рука при синдроме
Прогноз при синдроме зависит от стадии развития заболевания. На начальных этапах можно восстановить функцию сустава с помощью медикаментозной терапии. Болевой синдром прекращается через полгода. Рука полностью восстанавливается, если пациент проходит курс комплексного лечения.
Если синдром развился до 3 стадии, то станет причиной инвалидности. Рука становится неподвижной, а лучевая кость повреждается от любого механического воздействия. Пациенту тяжело выполнять обычные действия.
↑Как долго срастается
Любая полученная травма долго заживает и приносит ощущения не хорошие, перелом не исключение. Необходима реабилитация после перелома лучевой кости руки со смещением, которая направлена на то, чтобы разработать и восстановить двигательные функции. Разработка должна проводится после разрешения врача.
Чтобы конечность возвращала свою подвижность, нужно проводить лечебную физкультуру:
- Хлопки, как перед собой, так и за спиной.
- Налить в таз воды и поместить туда руки, разгибать и сгибать ладонь.
- Пальцы нужно растягивать, но не переусердствуйте.
- Подъем рук в разных направлениях.
- Поднятие плеч вверх.
- Упражнения после перелома лучевой кости нужно делать от простого к сложному.
- Сначала двигайте пальцами, сгибайте и разгибайте их.
- Затем перейдите на запястья.
- В конце нагрузка должна быть распределена по всей руке.
Как с руки снимут гипс, вы почувствуете, что рука будто чужая. Долгое время рука была в неподвижном состоянии и мышцы ослабли, кровоснабжения было недостаточно, поэтому появляются отеки.
Чтобы отеки исчезли, нужно выполнять упражнения:
- Чтобы проверить, остались ли силы в руке, сожмите ладонь. Не хватайтесь за все дела сразу. Сначала разрабатывайте руку на обыкновенно пластилине, разогрейте его в руке.
- Чтобы кровь быстрее двигалась, руки вытяните перед собой, сожмите ладони и поворачивайте вправо, влево. Через некоторое время рука начнет функционировать. Но слишком часто вращать конечность не стоит.
- Обыкновенный теннисный мяч поможет снять отечность, его нужно кидать в стену и ловить, но слишком быстро не стоит этого делать. Можно переместить в ладонь мячик и перебирать пальцами по нему.
Виды повреждения
Переломы со смещением бывают: открытые и закрытые.
Переломы опасны, ведь возникает движение костей, которые поражают ткани. В случаях, когда повреждены нервные ткани или сосуды, после заживания конечность не может работать полностью.

Чаще обычный перелом переходит в перелом лучевой кости. Врачи называют такое повреждение “типичным”, часто лучевая кость повреждается в нижней трети (в месте удара).
Если кость неправильно срастется, то движение руки будет ограничено. Если падение будет на прямую руку, то может произойти двойной перелом.
↑Симптоматика
Признаки того, что вы сломали лучевую кость зависят от вида повреждения.
В основном признаки такие:
- Верхняя конечность начинает опухать.
- Болезненные ощущения при ощупывании.
- Поврежден локтевой сустав, а значит боль усиливается.
- Нарастающая боль.
- Кости при движении лучевого запястья хрустят.
- Появляются синяки.
- Боль в суставах.
Ещё одним симптомом того, что сломана конечность, станет ее похолодание, это случается из-за того, что нарушается кровоснабжение. При переломе происходит большая потеря крови, которая ведет к потере сознания.
↑Сущность сломанного диафиза
Такое повреждение встречается редко. Но происходит потому, что совершился удар по лучевой левой или правой стороне предплечья. Симптомы разные: боль, припухлость.
Если перелом со смещением, то проводят репозицию, фиксируют на 8-12 недель, осуществляя рентгеноконтроль.
↑Оперативные и консервативные способы
Чтобы оказать первую медицинскую помощь не требуется вмешательство специалистов. Главной задачей человека, он оказывает пострадавшему помощь – обеспечить покой конечности и предотвратить повреждение близлежащих тканей (возле перелома). Никакое “вставление” сустава посторонними не проводится.
Если перелом не открытый, то зафиксируйте конечность в положении, которое более удобно, переломе остановите кровь и наложите специальную повязку. Доставьте пострадавшего в медицинское учреждение.
В больнице врач окажет вам первую помощь. Если медицинский работник прибыл на место происшествия, то это еще лучше. По прибытию врач оценивает состояние пациента и определяет, какие меры нужно предпринять.

После осмотра пациента, врач закрепляет и предотвращает повреждение конечности. Если местонахождение пациента – больница, то врач определяет, нужна ли госпитализация или нет.
↑Консервативная терапия
Эта одна из старых, но эффективных методик. Секрет этого способа состоит в том, что травматолог руками восстанавливает фрагменты костей, так, чтобы их положение совпадало с тем, что было до травмы.
Кости фиксируются в этом положении и им нужно находиться так до того момента, пока не сформируется костная мозоль. Это наиболее безопасный способ, но все же иногда лучше хирургическое вмешательство. Иногда требуется срочное вправление.
↑Оперативное вмешательство
Да, есть такие случаи, когда без вмешательства врачей ничего не получится. Если происходят какие-то осложнения, то специалисты придут на помощь, ведь они лучше и точнее устранят вашу проблему.
Лечение с помощью операции нужно в случаях, когда:
- Перелом лучевой кости открытый.
- Патологический перелом.
- Обращение к специалистам произошло намного позже после травмы.
- Перелом со смещением.
- Перелом со сдавливанием нервов.
Врачи сопоставляют обломки костей, используют в качестве фиксаторов пластины или спицы. Выбор того, чем фиксировать, зависит от перелома.
Открытые переломы требуют вмешательства хирургов, ведь инфекция попадает быстро и может пройти по всему организму, включая ткани, находящиеся в руке, в других частях тела.

Сроки срастания кости зависят от того, насколько сильно она повреждена. Сросшийся неправильно перелом сложно вылечить
Гипс при закрытом и открытом переломе лучевой кости необходимо носить:
- Если же восстанавливается сломанная головка лучевой кости – 2-3 недели.
- Диафиз срастается за 8-10 недель.
- “Типичное место” – 10 недель.
- Локтевая кость срастается за 10 недель.

Лфк при переломе запястья руки синдром зудека
Синдром Зудека описывает трофоневротические изменения в костях и суставах, сопровождаемые выраженным болевым синдромом. Причиной его развития является травма – сильный ушиб или перелом. Чаще всего поражается лучевая кость, почти в два раза реже – кости нижних конечностей, в единичных случаях данный синдром наблюдается в плечевых костях.
Вплоть до 1966 года синдром, или дистрофия Зудека имела несколько названий – болезнь Зудека, алгонейродистрофия, казуалгия, синдром плечо-кисть, рефлекторная симпатическая дистрофия, посттравматическая дистрофия руки. Впоследствии, согласно решению международной ассоциации по изучению болей (IASP), все эти понятия были заменены общим термином КРБС – комплексный регионарный болевой синдром.
Причины
Синдром Зудека – это не самостоятельное заболевание, а осложнение, которое развивается преимущественно после перелома лучевой кости руки. В подавляющем большинстве случаев перелом осложняется в результате некорректного лечения повреждения, несоблюдения основных принципов реабилитации, неправильной иммобилизации верхней конечности.
Причиной может быть слишком тугая повязка, из-за которой рука отекала и немела, болезненное вправление перелома или грубые действия медперсонала при оказании первой помощи. Фиксация руки в нефизиологичном положении, слишком раннее снятие гипса, преждевременные активные движения – все это способствует развитию и сохранению вазомоторных и трофических нарушений в течение длительного времени.
Сильнейшие боли вызывает проведение тепловых процедур, массажа и грубая «реабилитация» пассивными движениями, когда руку пациента разрабатывает врач или массажист. С другой стороны, отсутствие иммобилизации и лечения также бывает причиной синдрома Зудека. В этом случае вместо перелома ошибочно диагностируется обычный ушиб, растяжение или разрыв связок.
Иногда такое осложнение может быть связано с системными заболеваниями эндокринной, нервной системы, а также с онкологическими процессами в организме, что существенно затрудняет диагностику. Большое влияние оказывает также психологическое состояние пациента – люди с различными фобиями и страхами сталкиваются с синдромом Зудека гораздо чаще.
Справка: более чем в 70% случаев причинами нейродистрофического синдрома являются нагрузка, которой подверглась травмированная кость, сдавление поврежденных тканей и нарушение местного кровообращения.
Механизм развития
Любая травма в той или иной степени отрицательно влияет на работу вегетативной нервной системы. При условии правильного лечения, своевременных и последовательных реабилитационных мероприятий наступает полное выздоровление. Так происходит благодаря адаптационным возможностям организма.
Если внешний раздражитель действует в течение продолжительного времени, функция вегетативной нервной системы не успевает восстановиться. В результате непрекращающейся боли, отечности и инфекции симпатический нерв находится в состоянии гипертонуса, который становится постоянным и уже не зависит от первопричины раздражения. Мелкие капилляры сужаются, кровоток замедляется, ткани испытывают нехватку кислорода.
Из-за нарушения внутритканевого обмена дегенеративные процессы начинают преобладать над восстановительными, а соединительная ткань разрастается. Соединительно-тканные рубцы еще больше раздражают нерв, создавая замкнутый круг.
Прогресс патологического процесса приводит к разрежению костной ткани, фиброзному перерождению сухожилий, тугоподвижности суставов и стойкому нарушению трофики – клеточного питания.
Стадии синдрома Зудека
Заболевание развивается в три стадии:
- 1 стадия – острая, или воспалительная. Наблюдаются типичные признаки воспаления – боль, покраснение и повышение температуры кожи над поврежденным участком;
- 2 стадия – дистрофическая. Вследствие спазма мелких капилляров повышается тонус крупных сосудов, вызывая застойные явления. Поступление крови и питания к мягким тканям снижается. Продолжительный застой приводит к образованию кровяных сгустков – тромбов и обширному отеку. Кожа может приобретать бледно-голубой, синюшный или багровый оттенок;
- 3 стадия – атрофическая. Из-за длительного нарушения иннервации и кровоснабжения восстановительные процессы прекращаются, происходит масштабное разрастание соединительной ткани. Мышечно-сухожильные волокна и кожа рубцуются, и развивается контрактура. Это означает, что сустав уже не может полностью согнуться или разогнуться, и не исключено абсолютное анкилозирование – сращение костей в суставе.
Симптомы
Клиника синдрома Зудека включает достаточно интенсивные боли, которые нарастают при любом движении или прикосновении. Из-за болезненности ограничивается двигательная способность. Характерно, что после снятия гипса боль не исчезает, а отек становится все больше.
Симптоматика развивается в соответствии со стадиями и особенно ярко проявляется со стороны кожных покровов. На стадии воспаления они горячие и покрасневшие, дистрофическая стадия сопровождается побледнением и похолоданием кожи.
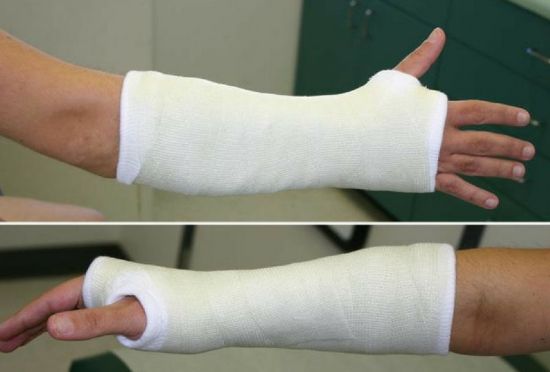
Главным назначением фиксирующей повязки является профилактика повторного смещения костей. При правильной фиксации снижается нагрузка на суставы, предотвращается мышечное напряжение, и уменьшается болевой синдром.
По завершении патологического процесса, на стадии атрофии, кожа приобретает мраморный оттенок и характерный блеск, а также утрачивает складчатое строение. Болевые ощущения несколько стихают, но при смене погоды напоминают о себе вновь.
Появляются и другие симптомы: истончаются ногти и волосы, атрофируются мышцы и подкожно-жировая клетчатка. На пораженной конечности усиливается рост волос, на рентгеновском снимке можно увидеть очаговый (пятнистый) остеопороз – участки пониженной плотности кости.
Нужно отметить, что первые признаки дистрофии пациенты зачастую принимают за естественные последствия травмы. Если после наложения гипса или перевязки рука сильно болит и отекает, к тому же становится горячей на ощупь, необходимо обратиться к врачу.
На 1–2 стадии болезнь успешно лечится, в дальнейшем лечить синдром Зудека гораздо труднее. Случаи выздоровления бывают, однако чаще всего больным грозит инвалидность.
Лечение
Успех терапии напрямую зависит от времени обращения за медицинской помощью. В большинстве случаев лечение проводится консервативными методами. Если они оказываются неэффективны, делают симпатэктомию – иссечение поврежденного нервного ствола, новокаиновые блокады (введение Новокаина в нерв), инфильтрационную анестезию.
Метод инфильтрационной анестезии подразумевает местное обезболивание, при котором ткани буквально пропитываются анестетиком, блокирующим нервные импульсы. В тяжелых случаях проводят артродез суставов, остеотомию лучевой кости.
В острой стадии больным назначаются обезболивающие препараты – Анальгин, Брал – и противовоспалительные средства – Диклофенак, Кетанов, Кеторол. Применяются также сосудорасширяющие лекарства, миорелаксанты, витамины группы В и анаболические гормоны.
Прием анаболиков позволяет ускорить срастание перелома и нарастить мышечную массу, что в конечном итоге существенно улучшает самочувствие пациента. В некоторых случаях требуется консультация психотерапевта, успокоительные и стероидные средства.
Читайте также:
При сильных болях выписывают Кеторол в таблетках или инъекциях. В качестве дополнения можно применять гель Кеторол для наружного использования. На первой стадии заболевания обычно достаточно снять воспаление боль, а также скорректировать фиксирующую повязку. Лечение второй стадии проводится, как правило, с помощью спазмолитиков и сосудорасширяющих препаратов – Папаверина, Трентала, Дротаверина и Кавинтона.
Снижение мышечного тонуса спазмолитиками способствует стиханию болевого синдрома и восстановлению нормальной подвижности. Самым доступным и недорогим лекарством из этой группы является Дротаверин, который обладает пролонгированным действием. Он выпускается в таблетках и растворе для инъекций.
Для расслабления скелетной мускулатуры назначают миорелаксанты – например, Метокарбомол. Препарат блокирует болевые импульсы, идущие с периферии в головной мозг. Схему приема определяет врач – если пациент принимает Метокарбамол в таблетках, то дозировка постепенно увеличивается. Начальная разовая доза составляет 1,5 г, через несколько дней ее повышают до 4–4,5 г. Кратность приема – 4 раза в день.
Метакарбамол может вводиться внутривенно и внутримышечно. В этом случае дозировка составит 1 г/3 раза в день. Курс лечения – 3 дня.
Справка: Метокарбамол может оказывать влияние на скорость реакций. Это следует учесть людям, работа которых требует концентрации внимания.
Тималин рекомендован к применению при серьезных повреждениях, к которым относятся переломы, ожоги, обморожения и открытые раны.
Для повышения костной плотности и ускорения сращивания костей врачи выписывают препараты кальция и витамина D – Кальцемин, Кальцетрин, Кальций D3 никомед, рыбий жир и пр. Чтобы восстановить внутриклеточный обмен и активизировать иммунитет, назначают иммуномодуляторы. Чаще всего это Тималин, который используется для внутримышечных уколов. Курс лечения данным препаратом может составлять от трех до десяти дней.
После снятия острых симптомов пациент направляется на физиопроцедуры. Наиболее эффективны при синдроме Зудека крио- и рефлексотерапия, ультразвук и лазер. Важным этапом реабилитации являются лечебная гимнастика и массаж.
Народные рецепты
Лечение по народным рецептам будет эффективным только на ранних стадиях синдрома Зудека. При далеко зашедших дегенеративных изменениях травяные отвары, примочки и компрессы бесполезны. Кроме того, домашние средства не могут быть альтернативой медикаментозному лечению.
Для уменьшения болей и укрепления костей применяется зелень укропа и петрушки. Взять по одному пучку разной травы и добавить пол-литра теплой воды. Настаивать 3 часа, затем процедить и принимать по ½ стакана трижды в день до или после приема пищи. Курс лечения – до полугода. Настой долго не хранится, поэтому каждый день нужно готовить новый.
Луковый отвар делают так: неочищенный лук режут кольцами вместе с шелухой и обжаривают на растительном масле. После этого его кладут в кипящую воду и держат на медленном огне 15–20 минут. После получасового настаивания отвар отфильтровывают и пьют в течение дня. Курс лечения – месяц.
Прогноз и профилактика
Прогноз синдрома Зудека благоприятный лишь на 1–2 стадиях, когда изменения в тканях являются обратимыми. Лечение обычно занимает около полугода – именно столько времени развивается дистрофия. В период терапии и реабилитации основная задача врача – восстановление и сохранение функции конечности.
Необходимо добиться того, чтобы кисть и пальцы двигались так же, как до повреждения, а патологический процесс не распространялся выше по руке. Если пациент обратился к врачу в самом начале патологии, то для восстановления может потребоваться от 6 до 12 месяцев.
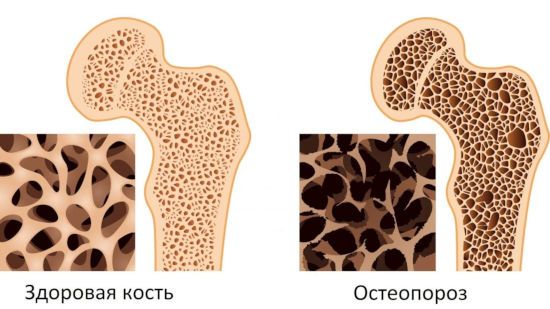
При развитии синдрома Зудека кость в месте повреждения истощается, ее структура становится менее плотной и уязвимой для спонтанных переломов.
3 стадия атрофии характеризуется значительной скованностью в лучезапястном суставе, искажением формы руки и повышенной хрупкостью костей. Человек уже не может выполнять элементарные действия и не справляется со своими профессиональными обязанностями. На 3-ей стадия дистрофии Зудека, как правило, дают 2 группу инвалидности.
Специальных профилактических мер, направленных на предупреждение нейродистрофического синдрома, не существует. Невозможно предугадать, когда случится травма, и какая часть тела при этом пострадает. Однако если перелом все же произошел, то после наложения гипса нужно обращать внимание на признаки воспаления. Если рука отекла и покраснела, сильно болит, то следует незамедлительно сообщить об этом врачу.
В период реабилитации, когда гипс уже снят, не рекомендуется форсировать события, и преждевременно нагружать руку. Двигательная способность восстанавливается постепенно, а резкие и активные движения способны спровоцировать осложнения.
Во время заживления перелома руку нужно днем закреплять так, чтобы кисть была на уровне груди. Ночью конечности рекомендуется придавать приподнятое положение, подложив под руку подушку или валик.
Таким образом, благоприятный исход нейродистрофического синдрома Зудека во многом зависит от действий самого пострадавшего. Важную роль играет и профессионализм врача, который занимается лечением травмы. В результате совместных усилий есть все шансы добиться полного выздоровления и сохранить работоспособность руки. Будьте здоровы!
Лфк при переломе запястья руки синдром зудека
Перелом пальца кисти – частая патология, с которой регулярно сталкиваются врачи травматологи. Короткие трубчатые кости, из которых состоят фаланги пальцев, имеют довольно хрупкое строение и подвержены травматизации.
К счастью, патологию легко заподозрить и несложно лечить. Главное – не тянуть с обращением к специалисту, чтобы перелом пальца не осложнился тяжелыми сопутствующими состояниями.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины

Кисть человека состоит из трех отделов. Ближе к предплечью располагается запястье, образованное восемью небольшими губчатыми косточками. Средний отдел кисти – пястные кости в количестве 5, которые направляются от запястья к проксимальным фалангам пальцев.
Наконец, непосредственно пальцы состоят из костей, называемых фалангами. Каждый палец, кроме большого, имеет 3 фаланги: проксимальную (ближе к основанию ладони), среднюю и дистальную (ногтевую). Большой палец состоит из двух фаланг.
Все повреждения делятся по причине возникновения на 2 группы:
- Травматические: в этом случае одна из фаланг пальцев теряет свою целостность вследствие травмы – падения, удара, другого сверхсильного воздействия на костную ткань. Нередко перелом пальцев возникает после драки или дорожно-транспортного происшествия.
- Патологические: при таком механизме повреждению кости предшествует заболевание костной ткани, приводящее к повышению её хрупкости. Патологические переломы нередко связаны с опухолевыми новообразованиями, гнойными заболеваниями костей.
Промежуточное положение занимает перелом вследствие остеопороза. При снижении минеральной плотности кости фаланги пальцев становятся более восприимчивыми к травмам. Даже при воздействии силы небольшой амплитуды, возникает серьезное повреждение костей с развитием перелома.
Классификация
Для создания единой терминологии, удобства в диагностике и лечении разработана классификация травм пальцев кисти.
По локализации выделяют:
- Перелом мизинца на руке.
- Перелом бе
Синдром Зудека после перелома лучевой кости: формирование и лечение
По информации, доступной для прочтения в Википедии, синдром или атрофия Зудека – болевой синдром, возникающий после травмы конечностей, сопровождающийся длительными вазомоторными, трофическими нарушениями и остеопорозом. Наличие такого явления у пациентов, перенесших переломы, ушибы рук или ног, наблюдается довольно часто. Процесс изменение тканей – костной, мышечной, нервной и кожных покровов – в итоге приводит к дистрофии конечности, частичному или полному нарушению её функций. Синдром Зудека не является самостоятельной болезнью, по существующей медицинской классификации относится к осложнениям, развивающимся вследствие травмы.
Причины возникновения синдрома
Если при переломе костей рук или ног пациент обращается в медицинское учреждение, затем получает качественное, адекватное лечение, болезнь Зудека у него с большой вероятностью развиваться не будет. После завершения всех видов терапии у больного восстанавливаются все временно утраченные функции, он возвращается к полноценной жизни.
События развиваются по другому «сценарию», если человек с явными признаками повреждения в области лучезапястья, плечевой кости или нижней конечности не обратится за профессиональной помощью в клинику, а займется самолечением. Описываемый синдром может диагностироваться, если:
- поставлен некорректный диагноз, при котором перелом классифицируется как трещина, растяжение связок или сильный ушиб тканей;
- в случаях неправильной фиксации поврежденного места;
- при наложении излишне тугой повязки, способствующей процессу сдавливания тканей, их отеку, онемению;
- при самостоятельном снятии гипса, которое происходит ранее рекомендованного врачом срока;
- гипс носится сверх рекомендованного срока;
- происходит излишнее напряжение конечности, переход на активный двигательный режим в период реабилитации после травмы;
- применялись непрофессиональные действия при осуществлении физиотерапевтических процедур.
Диагноз может быть поставлен в других случаях. Он является спутником некоторых патологий, связанных с нарушением гормонального баланса, работы нервной системы, развивается при наличии злокачественных новообразований.
Синдром Зудека после перелома лучевой кости развивается намного чаще, чем при аналогичной травме ноги или руки в плечевом суставе.
Классификация и клиническая картина
Развитие симптома Зудека происходит за три выраженные стадии, каждой из которых присущи характерные изменения:
- Первая, или острая. В поврежденном месте появляется интенсивная боль жгучего свойства, наблюдается отечность тканей. Характерно покраснение участков кожи, их температура заметно повышается по сравнению с близлежащими, не измененными кожными покровами. Пациент замечает явные признаки снижения подвижности суставов. Болевые проявления плохо поддаются коррекции, если больной принимает болеутоляющие препараты. На фото заметны отличия между здоровой и поврежденной конечностью.

- Вторая, дистрофическая. Период характеризуется как «разгар» патологии. У пациента наблюдаются признаки дистрофического процесса, при котором происходит увеличение тонуса капилляров и более крупных сосудов, застой крови в них, образование тромбов. Такие явления становятся причиной сильных отеков и появления багрового, с заметой синевой, цвета кожи. Подвижность суставов сильно ограничена. Начинается мышечная атрофия, изменению подвергается костная ткань.
- Третья, или атрофическая. Патология Зудека приобретает хроническое течение. Для процесса характерны изменения структуры костной ткани (её «разрежение», диагностируется остеопороз разных типов), атрофические процессы в мышцах, коже. Сустав значительно, а иногда и полностью утрачивает двигательную способность.
Методы терапии
Синдром Зудека требует лечения. Оно будет эффективным на первых двух этапах его развития, третья стадия процесса, сопровождаемая явной атрофией поврежденных тканей, во многих случаях не поддается терапии. Оперативно подтвердить диагноз позволяет обращение за помощью к врачу-невропатологу или травматологу, который назначает проведение исследований – лабораторных анализов, рентгенографии конечности, обследование зоны с патологическим процессом с помощью тепловизора, УЗИ кровеносных сосудов.
Лечить пациента с синдромом Зудека требуется комплексно, одновременно использовать медикаментозный метод, физиотерапию, элементы ЛФК.
Использование лекарств
Начало лечения сопровождается фиксацией конечности, длительность её иммобилизации обычно составляет не менее 14-ти дней. К больному месту врачи советуют периодически и регулярно прикладывать холод, размещать руку или ногу на определенной высоте по отношению к телу.
Для снятия болевых проявлений назначают препараты спазмолитического действия – «Диклофенак», «Кетанов», «Кеторол», «Анальгин». Для недопущения развития атрофических процессов показан прием средств, способных уменьшить образование тромбов («Декстран»), для сохранения нормальной циркуляции крови – «Пентоксифиллин». Для восстановления иннервации в поврежденных участках требуется лечение с использование средств из лекарственных групп – вазодилататоры, блокаторы холинэстеразы. Как средство поддерживающей терапии врач назначает витамины группы В, биологически активные вещества.
Дополнительным является лечение с использованием народных средств. Применение каждого согласовывается с врачом. Традиционно используют отвары и настои для наружного и внутреннего применения из растительного сырья (ромашки, березовых почек, зверобоя, донника, окопника). Рекомендуются компрессы на основе мумие и других компонентов.
Физиотерапия и лечебная гимнастика
Видимый лечебный результат при диагнозе синдром Зудека наблюдается в результате проведения физиопроцедур. Больному назначают:
- иглоукалывание;
- ультразвуковое лечение;
- криопроцедуры;
- стимуляцию сосудов озокеритом;
- магнитотерапию;
- электрофорез;
- фототерапию;
- дарсонвализацию;
- курсы лечебного массажа.
Каждая из перечисленных манипуляций способна улучшить состояние поврежденных тканей, стимулировать процессы регенерации в них, значительно уменьшить проявления болевых симптомов. Такие достижения позволяют перейти к следующему этапу терапии – гимнастике. Для каждого пациента индивидуально подбираются упражнения в зависимости от части тела, где произошел перелом или другое повреждение – кисти, лучевой или плечевой кости, нижней конечности. Лечебная физкультура проводится сначала под контролем инструктора, затем пациент может продолжить занятия в домашних условиях.
Последствия и прогноз
Синдром Зудека эффективно лечится при его выявлении на ранних стадиях. Главной задачей комплекса лечебных мероприятий становится достижение результата – сохранение или восстановление в максимально возможной степени двигательной активности поврежденного сустава, недопущение процесса атрофирования и разрушения структуры окружающих его тканей.
В большинстве клинических случаях полное развитие синдрома происходит в течение полугода, поэтому больному требуется настроиться на длительное, насыщенное разноплановыми медицинскими процедурами лечение. Позитивный прогноз возможен, если терапия началась в тот период, когда не произошли значительные патологические процессы.
Лечение, начатое на 3-й стадии синдрома Зудека, не приносит заметных результатов. У больного наблюдается утрата подвижности суставов, его конечность становится полностью обездвиженной, в ней разрушаются ткани, что приводит к видимым уменьшениям её размера. Выполнять обычные действия для пациента становится невозможным, он утрачивает трудоспособность.
Профилактические меры
В повседневной жизни каждого из нас существует множество опасных факторов, усиливающих вероятность получения травм различной степени тяжести. Современная медицина не выработала действенных мер профилактики, способных не допустить развитие синдрома Зудека. Логичным будет утверждение, что главный способ защиты от него – максимальная ежедневная осторожность и бдительность.
Если несчастный случай произошел, требуется незамедлительно обратиться в медицинское учреждение. Профессиональные действия врачей-травматологов при лечении переломов, ушибов, растяжений являются важным гарантом недопущения тяжелых последствий. В случаях развития признаков симптома требуется дополнительная диагностика и лечение.
 Загрузка…
Загрузка…15 лучших упражнений для укрепления запястья для уменьшения боли и травм
Упражнения и растяжки для запястий отлично подходят для укрепления запястий. Они полезны для людей, у которых есть травма или перелом запястья, боль в запястье или синдром запястного канала, а также для тех, кто хочет поднимать тяжести в тренажерном зале. Вот 15 упражнений для запястий, которые помогут уменьшить боль, улучшить диапазон движений и укрепить сгибатели и разгибатели запястья. Прокрутить вниз.
15 Упражнения на запястье и растяжка
ПРИМЕЧАНИЕ: Выполняйте эти упражнения после восстановления под наблюдением квалифицированного физиотерапевта.
1. Круги запястья
Мишень – Сгибатели, разгибатели, пронаторы и супинаторы запястья.
Как делать круги на запястье
- Сядьте или встаньте, выпрямите позвоночник, закиньте плечи назад и смотрите вперед.
- Вытяните руки вперед на уровне плеч и сожмите каждую ладонь в кулак.
- Удерживая локти неподвижно, поверните запястья влево, согните их вверх, поверните вправо, а затем согните вниз. Повторить 10 раз.
- Измените направление и повторите 10 раз.
подходов и повторений
3 подхода по 10 повторений в каждом направлении
2. Сгибание запястий с гантелями
Цель – Сгибатели, разгибатели, пронаторы, супинаторы и плечевые мышцы запястья.
Как выполнять сгибание запястий с гантелями
- Сядьте на скамью или стул и расставьте ноги на ширине плеч. Возьмите по гантели в каждую руку и положите предплечья на бедра так, чтобы ладони смотрели вверх. Не кладите запястья на колени.Это исходное положение.
- Держа предплечья неподвижно, согните к ним запястья. Задержитесь в этой позе на мгновение.
- Медленно вытяните запястья назад и вниз по направлению к полу.
подходов и повторений
3 подхода по 10 повторений
Совет: Не используйте тяжелые веса, если вы новичок или у вас травма запястья. При необходимости используйте подставку для запястья.
3. Сгибание рук в обратном направлении с гантелями
Цель – Сгибатели, разгибатели, пронаторы и супинаторы запястья.
Как выполнять обратное сгибание запястий с гантелями
- Сядьте на скамью или стул и держите ноги на ширине плеч. В правую руку возьмите гантель. Положите правое предплечье на правое бедро ладонью вниз. Не кладите запястье на колено. Для поддержки положите левую ладонь на левое колено. Это исходное положение.
- Удерживая предплечье неподвижно, медленно согните ладонь вверх и по направлению к телу. Задержитесь в этой позе на мгновение.
- Медленно опустите правую руку вниз, указывая на пол.
подходов и повторений
3 подхода по 10 повторений каждой рукой
4. Упражнение на сгибание запястья с эспандером
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на сгибание запястья с эластичным браслетом
- Сядьте на стул, оберните эластичный браслет вокруг правой ладони и наступите на другой конец браслета правой ногой. Положите правый локоть на правое бедро ладонью вверх. Это исходное положение.
- Опустите кулак к полу. Задержитесь в этой позе на секунду.
- Согните запястье к телу.
- Сделайте это 10 раз.
- Оберните ленту сопротивления вокруг левой руки и повторите это действие.
подходов и повторений
2 подхода по 10 повторений каждой рукой
5. Упражнение на разгибатели запястья с эспандером
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на разгибатель запястья с эспандером
- Сядьте на стул, возьмите в правую ладонь эластичный браслет и наступите на другой конец правой ногой.Положите правый локоть на правое бедро ладонью вниз. Это исходное положение.
- Согните кулак к телу. Задержитесь в этой позе на секунду.
- Вытяните запястье к полу.
- Сделайте это 10 раз, а затем возьмите ленту сопротивления в левую руку и повторите.
подходов и повторений
2 подхода по 10 повторений каждой рукой
6. Ролик для запястья с гантелью
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на запястье-валик с гантелью
- Держите гантель обеими руками. Ноги держите на ширине плеч, локти слегка согнуты, ладони обращены к телу.
- Согните левое запястье и вытяните правое запястье. При этом вы перекатите гантель внутрь. Сделайте это 10 раз.
- Изменить направление на противоположное. Вытяните левое запястье и согните правое запястье. Когда вы это сделаете, гантель откатится наружу. Сделайте это 10 раз.
подходов и повторений
2 подхода по 10 повторений в каждом направлении
7.Супинация и пронация сидя с гантелями
Мишень – Пронаторы и супинаторы запястья.
Как выполнять супинацию и пронацию сидя с гантелями
- Сядьте на стул рядом с обеденным или учебным столом. Возьмите гантель правой рукой и положите запястье на край стола ладонью вниз.
- Не двигая локтем, медленно поверните ладонь вверх к потолку. Задержитесь в этой позе на секунду.
- Медленно поверните ладонь к полу.
- Сделайте это 10 раз, а затем проделайте то же самое левой рукой.
подходов и повторений
2 подхода по 10 повторений каждой рукой
8. Радиальное и локтевое отклонение гантелей
Цель – Локтевой сгибатель и разгибатель запястья и лучевой сгибатель и разгибатель запястья.
Как выполнять радиальное и локтевое отклонение гантелей
- Сядьте или встаньте и возьмите гантель в правой руке, как если бы вы выполняли сгибания рук с молоточком. Держите руку вытянутой на уровне плеч, а левую руку – на левом бедре.
- Не сгибая локтя, согните запястье вверх по направлению к телу. Задержитесь в этой позе на секунду.
- Медленно опустите запястье так, чтобы суставы пальцев смотрели в потолок.
- Сделайте это 10 раз.
- Повторить левой рукой.
подходов и повторений
2 подхода по 10 повторений каждой рукой
9. Упражнение на сгибание запястья в обратном направлении со штангой
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на сгибание запястий в обратном направлении со штангой
- Сядьте на скамью и возьмите штангу в руки.Ладони должны быть обращены вверх, плечи закатаны назад, а ноги на ширине плеч. Положите предплечья на бедра. Это исходное положение.
- Не перекатывая штангу, вытяните запястья вниз, к полу. Задержитесь в этой позе на секунду.
- Согните запястье вверх по направлению к телу.
- Сделайте это 10 раз, чтобы собрать набор.
подходов и повторений
3 подхода по 10 повторений
10. Упражнение на запястье с теннисным мячом
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнения для запястья с теннисным мячом
- Возьмите теннисный мяч правой рукой и положите правое предплечье на стол.
- Сожмите теннисный мяч и сосчитайте до 5.
- Отпустите.
- Сделайте это 10 раз и повторите левой рукой.
подходов и повторений
3 подхода по 10 повторений
11. Укрепляющая растяжка запястья
Цель – Сгибатели и разгибатели запястья.
Как выполнять растяжку для укрепления запястья
- Встаньте на колени и сядьте на пятки.Вытяните обе руки перед собой и убедитесь, что они находятся на ширине плеч. Согните ладони так, чтобы кончики пальцев указывали на пол.
- Удерживая запястья согнутыми, положите ладони на пол. Слегка надавите и удерживайте в этой позе 30 секунд. Вы можете сжать ладони в кулак и отпустить их, удерживая эту позу.
- Отпустите удержание через 30 секунд. Вытяните запястья и поверните ладони вниз.
- Положите ладони на пол и удерживайте в этой позе 30 секунд.
- Отпустите и встряхните руки.
подходов и повторений
2 подхода по 30 секунд для каждой руки
12. Упражнение на сжатие с помощью пластины для укрепления запястья
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на сжатие с пластиной для укрепления запястья
- Сядьте на скамью. Ноги держите на ширине плеч. Положите предплечья на бедра.
- Удерживайте грузовую платформу указательным, средним и большим пальцами каждой руки.
- Сожмите весовую плиту пальцем на 10 секунд, а затем отпустите.
- Повтор.
подходов и повторений
3 подхода по 3 повторения
13. Упражнение на усиление хватом запястья
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение по усилению захвата запястья
- Для этого вам понадобится инструмент для захвата кисти (как показано на рисунке).
- Возьмите инструмент и сожмите его.
- Отпустите и снова сожмите.
- Проделайте то же самое другой рукой.
подходов и повторений
2 подхода по 10 повторений
14. Упражнение для запястий с замазкой
.Боль в предплечье: причины, упражнения и растяжения
Если вы купите что-то по ссылке на этой странице, мы можем заработать небольшую комиссию. Как это работает.
Предплечья являются неотъемлемой частью движений кисти и руки, поэтому боль в этой области может сильно мешать повседневной жизни. Боль в предплечье может возникать по разным причинам, каждая из которых требует особого подхода к лечению.
Предплечья состоят из лучевой и локтевой костей, которые охватывают длину предплечья и пересекаются в лучезапястном суставе.Расположение означает, что предплечье по своей сути участвует в ряде повседневных движений руки или кисти.
В результате травма или дискомфорт в предплечье могут сильно повлиять на подвижность и помешать повседневной деятельности. Например, боль в предплечье может затруднить набор текста на клавиатуре или удержание предмета рукой.
Краткие сведения о боли в предплечье:
- Предплечье – это область между запястьем и локтем руки.
- В большинстве случаев человек может справиться с болью в предплечье отдыхом и структурированной деятельностью.
- Некоторые группы людей могут подвергаться особенно высокому риску возникновения боли в предплечье.
Предплечье содержит несколько поверхностных, непосредственных и глубоких мышц.
Как и большинство частей тела, его структуры связаны сухожилиями и связками.
Боль в предплечье может возникать по разным причинам, включая:
- Травма : острая травма, например падение, может вызвать перелом одной из костей предплечья или повреждение связок и сухожилий
- Чрезмерное использование : Некоторые виды спорта, такие как теннис и некоторые виды тяжелой атлетики, оказывают сильное давление на мышцы предплечья и могут вызывать их напряжение.Чрезмерное использование компьютеров также может вызвать растяжение мышц предплечья, известное как травма от повторяющихся напряжений (RSI). Боли, вызванные RSI, становятся все более распространенными на рабочем месте, учитывая рост компьютерного труда.
- Зажатие нерва : сдавливание нервов может вызвать боль, онемение или покалывание в пораженной области и вокруг нее. Зажатие нерва может быть вызвано целым рядом различных синдромов, поражающих предплечье. Наиболее частым из них является синдром запястного канала.
- Артрит : Артрит может возникнуть в запястье или локте, вызывая тупую боль в предплечье.
- Основное заболевание : Определенные заболевания, например стенокардия, могут вызывать боль в предплечье.
Тип боли может варьироваться в зависимости от причины. Например, защемление нерва может вызвать стреляющую боль, тогда как артрит локтя может вызвать тупую боль в предплечье. Травмы от чрезмерного использования, такие как RSI, могут вызывать оба типа боли.
Тип лечения будет зависеть от причины боли в предплечье и ее степени тяжести.
Домашнее лечение
В случае травмы, такой как повреждение сухожилия, ущемление нерва или чрезмерное использование, человек обычно может проводить лечение дома, используя следующие методы:
- Отдых : поможет снижение активности, затрагивающей предплечье. поврежденное сухожилие, связку, мышцу, кость или нерв для восстановления. Человеку следует периодически отдыхать, а не оставаться в бездействии в течение длительного периода времени. Тем не менее, человеку с болями в предплечье, связанными со спортом, следует избегать занятий спортом до полного исчезновения боли.
- Обезболивающие : Человек может принимать ибупрофен или другие противовоспалительные препараты для снятия боли. Ибупрофен можно купить без рецепта или в Интернете.
- Иммобилизация : В случаях, когда движение очень болезненно, человеку может потребоваться шина или повязка, чтобы ограничить движение и минимизировать боль.
- Горячая или холодная терапия : Использование пакета со льдом может помочь уменьшить воспаление и боль. Человек может также попробовать тепловую терапию после того, как спадет отек, что также уменьшит боль.Продукты для горячей и холодной терапии доступны для покупки в Интернете, в том числе грелки и холодные компрессы.
Лечение часто сопровождается упражнениями и растяжками, предназначенными для медленной реабилитации и укрепления предплечья. Однако человек должен начинать делать упражнения или растяжку только после консультации с врачом, чтобы не усугубить травму.
Разгибание запястья
Поделиться в PinterestУпражнение на разгибание запястья может быть рекомендовано для облегчения боли в предплечье.Это упражнение помогает растянуть мышцы предплечья:
- Стоя прямо, вытяните травмированную руку перед собой так, чтобы ладонь была параллельна полу.
- Противоположной рукой потяните запястье к телу.
- Потяните запястье назад, пока не почувствуете растяжение в предплечье, но не почувствуете боли.
- Удерживайте это положение в течение 20 секунд.
Разгибание локтя
Растяжение мышцы пронатора может помочь улучшить гибкость и уменьшить боль в предплечье:
- Сидя прямо, поместите локоть на стол или подлокотник стула.
- Другой рукой осторожно прижмите предплечье к столу или полу.
- При ощущении растяжения, но без боли, задержитесь в этом положении на 15 секунд.
Вращение запястий
Это упражнение может помочь улучшить кровообращение в предплечье и согнуть запястья:
- Вытяните руки перед собой, расположив руки на уровне плеч.
- Сожмите кулаки и вращайте каждое запястье по часовой стрелке, затем против часовой стрелки круговыми движениями.
- Выполнить по 10 повторений в каждую сторону.
Упражнения для наращивания силы
На более поздних этапах реабилитации может быть полезно пойти в тренажерный зал и использовать такое оборудование, как кабельные тренажеры, легкие гантели или ленты для упражнений.Упражнения для наращивания силы, такие как сгибания запястий или обратные сгибания рук, могут помочь укрепить силу предплечья, помогая предотвратить повторение боли в предплечье.
Физических упражнений не всегда достаточно, и некоторым людям могут потребоваться противовоспалительные препараты для уменьшения боли. Иногда, когда боль вызвана защемлением нервов или другими травмами, может потребоваться операция.
Человек может принять основные меры предосторожности, чтобы предотвратить возникновение боли в предплечье, например:
- Избегать действий, которые создают чрезмерную нагрузку на предплечье, таких как теннис или определенные виды тяжелой атлетики.
- Регулярные перерывы в работе за компьютером и использование эргономичной клавиатуры в работе.
- Укрепление предплечья и увеличение силы хвата с помощью силовых тренировок.
Боль в предплечье может мешать повседневному функционированию, но большинство людей может справиться с ней за счет тщательного баланса отдыха и структурированной активности. Также относительно легко предотвратить возникновение боли в предплечье, применив некоторые простые приспособления, такие как использование эргономичной клавиатуры на работе и регулярные перерывы для набора текста.
Однако постоянные случаи боли в предплечье могут указывать на артрит или основное заболевание, требующее дальнейшей медицинской помощи.
.Синдром запястного канала: причины, симптомы и лечение
Синдром запястного канала – болезненное, прогрессирующее состояние, которое возникает при сдавливании срединного нерва запястья.
Также известное как защемление срединного нерва или сжатие срединного нерва, это может произойти, когда нерв отекает, сухожилия воспаляются или что-то вызывает опухоль в запястном канале.
Симптомы включают покалывание, жжение или зуд и онемение ладони и пальцев рук, особенно большого и указательного пальцев.
Национальный институт неврологических расстройств и инсульта (NINDS) описывает синдром запястного канала (CTS) как «наиболее распространенную и широко известную из невропатий защемления, при которой периферические нервы тела сдавлены или травмированы».
CTS поражает от 3 до 6 процентов взрослого населения США. Обычно он развивается в возрасте от 45 до 64 лет, и его распространенность увеличивается с возрастом. Он может появиться на одном или обоих запястьях. Это чаще встречается у женщин, чем у мужчин.
Без лечения CTS может оказать негативное влияние на качество жизни человека. В конце концов, срединный нерв может серьезно повредиться, и может возникнуть постоянное онемение пальцев и постоянная слабость в мышцах, которые иннервируются срединным нервом.
Это часто связано с использованием компьютеров, но отчеты относятся к 1800-м годам. Хирургам-ортопедам он был знаком еще до широкого использования компьютеров.
Синдром запястного канала вызывает дискомфорт в руке и в предплечье.Симптомы имеют тенденцию к постепенному развитию с течением времени.
Первые симптомы часто появляются ночью или при пробуждении утром. При пробуждении пациенты могут чувствовать потребность «встряхнуть» руки. Дискомфорт может неоднократно будить их в течение ночи.
Три основных симптома, связанных с CTS:
Эти симптомы возникают на большом пальце и двух соседних пальцах, а также на половине безымянного пальца. Они могут распространяться на остальную часть кисти и предплечье.
По мере прогрессирования состояния симптомы могут сохраняться в течение дня. Человек может потерять силу захвата, ему будет сложнее сжать кулак или схватить мелкие предметы. Открытие бутылки содовой, нажатие кнопок или набор текста на клавиатуре могут стать проблемой.
Если не лечить, мышцы у основания большого пальца могут ослабнуть, и человек больше не сможет отличить горячее от холода большим и указательным пальцами.
Симптомы имеют тенденцию проявляться или ухудшаться после использования пораженной руки.Ощущение покалывания, жжения и боли может усилиться, если рука или кисть находятся в одном и том же положении в течение длительного времени.
Лечение направлено на облегчение симптомов и замедление прогрессирования CTS за счет снижения давления на срединный нерв.
Люди с легкими симптомами могут обнаружить, что их состояние улучшается без лечения в течение нескольких месяцев, особенно если они в возрасте 30 лет или младше или если СТС возникает во время беременности.
Советы по самопомощи
Следующие меры могут помочь уменьшить дискомфорт:
- Дайте отдых руке и запястью: чем больше отдыхают рука и запястье, тем больше вероятность облегчения симптомов.
- Холодный компресс: При обострении проблемы может помочь пакет со льдом на запястье, но не следует прикладывать лед непосредственно к коже.
- Управление триггерами: если CTS возникает из-за повторяющихся движений рук, человек должен делать перерывы, чтобы рука и запястье успели отдохнуть и восстановиться.
- Трудотерапия: терапевт может научить человека выполнять повторяющиеся задачи по-разному.
- Шины для запястья: они удерживают запястье в одном положении и предотвращают его сгибание.Их можно носить во время сна, но также и в течение дня, если они не мешают повседневной деятельности. Шины для запястья можно приобрести в аптеке без рецепта. Врач или фармацевт может посоветовать лучший вариант.
Большинство пациентов с легкими симптомами, которые следуют этим стратегиям, заметят улучшение в течение 4 недель.
Лекарства
Врач может порекомендовать инъекции кортикостероидов для уменьшения воспаления. Обычно они вводятся путем инъекции непосредственно в канал запястья.Таблетки доступны, но они обычно менее эффективны. Сначала боль может усилиться, но через 2 дня она должна начать уменьшаться.
Если ответ хороший, но симптомы возвращаются через несколько месяцев, может быть рекомендована другая доза. Однако дальнейшее использование кортикостероидов не рекомендуется, поскольку могут возникнуть долгосрочные побочные эффекты.
Нестероидные противовоспалительные препараты (НПВП), такие как аспирин или ибупрофен, могут помочь облегчить кратковременную боль. Это может помочь только в том случае, если CTS вызвана основным воспалительным заболеванием, а не повторным использованием.
Другие методы лечения, которые могут помочь, включают упражнения и инъекции ботокса.
Исследование, опубликованное в журнале « Clinical Rehabilitation », обнаружило «убедительные доказательства эффективности местных и пероральных стероидов; умеренные доказательства того, что витамин B6 неэффективен, а шины эффективны, и ограниченные или противоречивые доказательства того, что НПВП, диуретики, йога, лазер и ультразвук эффективны, тогда как лечебная физкультура и инъекции ботулотоксина B неэффективны ».
Хирургия
В тяжелых случаях, когда лечение не было эффективным, а симптомы сохранялись не менее 6 месяцев, может потребоваться операция.
Операция по освобождению канала запястья, также называемая декомпрессией канала запястья, является амбулаторной процедурой. Не требует ночевки в больнице.
Операция заключается в разрезании связки запястья, которая является крышей запястного канала, для уменьшения давления на срединный нерв.
По оценкам клиники Кливленда, успешность операции по поводу CTS превышает 90 процентов, и проблема редко возвращается.
Как и при любой операции, всегда существует риск осложнений, включая инфекцию, послеоперационное кровотечение, повреждение нервов и рубцевание.
Самопроверка CTS включает легкое постукивание по запястью, чтобы проверить, не вызывает ли это ощущение покалывания или онемения в пальцах.
Другой тест – согнуть запястье или подержать его над головой в течение минуты. Если есть боль, онемение или покалывание, это может означать, что присутствует CTS.
Однако эти тесты не являются окончательными.
Врач первичной медико-санитарной помощи обычно может диагностировать CTS после того, как спросит о симптомах и осмотрит кисть и запястье на наличие признаков слабости в мышцах вокруг большого пальца.Они также оценят, насколько хорошо человек может использовать руку и запястье.
Ряд тестов может указать, есть ли у человека CTS.
Тест Тинеля или признак Тинеля : врач слегка постукивает по срединному нерву на запястье, чтобы увидеть, чувствует ли пациент онемение или покалывание в одном или нескольких пальцах.
Тест Фалена на сгибание запястья : Пациент прижимает тыльные стороны рук друг к другу, так что запястье сгибается. Если в течение одной минуты появляется покалывание или онемение, возможно, поврежден срединный нерв.
Исследование нервной проводимости : Электроды помещаются на кисть и запястье. Применяются небольшие удары током. Тест измеряет, насколько быстро нервы передают импульсы мышцам.
Электромиография : тонкая игла вводится в мышцу. Электрическая активность на экране может показать, есть ли повреждение срединного нерва, и если да, то насколько серьезно.
Анализы крови : Анализы крови могут выявить основное состояние, которое может быть связано с синдромом запястного канала, включая гипотиреоз, ревматоидный артрит, артрит или диабет.
Сканирование изображений : Рентгеновский снимок может показать, есть ли перелом или какое-либо другое заболевание, например ревматоидный артрит. Ультразвуковое сканирование позволяет проверить структуру срединного нерва. Исследования показали, что МРТ бесполезны при диагностике синдрома запястного канала.
Вот два упражнения, которые могут помочь уменьшить дискомфорт CTS:
1. Сожмите кулак тыльной стороной руки вниз. Поднимите пальцы вверх, пока они не будут указывать прямо к потолку.Повторите 5-10 раз.
2. Сожмите кулак. Раскройте руку и разведите пальцы, максимально вытягивая их. Повторите 5-10 раз.
Однако неясно, действительно ли упражнения приносят пользу.
Запястный канал, также известный как канал запястья, представляет собой узкий жесткий проход костей и связок в основании кисти. Срединный нерв и сухожилия также находятся в канале запястья.
Канал запястья иногда может сужаться из-за раздражения и воспаления сухожилий или из-за того, что какой-то другой отек оказывает давление на срединный нерв.
Ощущения ладони, большого пальца и трех других пальцев контролируются срединным нервом. Срединный нерв также контролирует мышцу, которая проводит через ладонь к мизинцу. Он не контролирует мизинец.
Давление на этот нерв может привести к боли, онемению и слабости в руке и запястье, и это может вызвать боль, распространяющуюся вверх по руке и даже к плечу.
CTS может развиваться по разным причинам. Однако это более вероятно, если человек часто использует крайние движения запястья, если он подвергается вибрации и если он неоднократно использует свои пальцы, например, при наборе текста.
Иногда очевидной причины нет.
Наиболее частыми причинами считаются:
- повторяющиеся маневры
- многократное использование вибрирующих ручных инструментов
- рабочее напряжение
- беременность, например, из-за отека или задержки жидкости
- воспалительные, дегенеративные и ревматоидные артрит
- гипотиреоз или недостаточная активность щитовидной железы
- диабет
- травма, например вывих или перелом запястья
- структурные проблемы в лучезапястном суставе
- поражения запястья
- киста или опухоль в запястном канале
- гиперактивность гипофиза
- любой вид опухоли или воспаления вокруг сухожилий
Исследования и возможные факторы риска
Исследователи обнаружили, что предыдущий перелом запястья и использование инсулина, метформина и сульфонилмочевины связаны с более высокой вероятностью CTS.Курение, заместительная гормональная терапия (ЗГТ), комбинированные пероральные противозачаточные таблетки и пероральные кортикостероиды, по-видимому, не связаны с более высоким риском СТС.
Одно исследование показало, что ожирение в сочетании с квадратной формой запястья может увеличить вероятность развития CTS. Однако команда пришла к выводу, что причиной, вероятно, было не ожирение, потому что, когда участники с ожирением теряли вес, они продолжали иметь CTS.
Та же команда пришла к выводу в другом исследовании, что возраст женщин в период менопаузы может быть фактором, и что гормоны, связанные с беременностью, могут увеличивать риск СТС у женщин во время менопаузы.
Женщины в постменопаузе, которые принимают препараты ингибиторов ароматазы для лечения рака груди, часто испытывают СТС.
Помимо производственных факторов, основным риском развития CTS является воспалительный артрит, но гипотиреоз и диабет, по-видимому, также увеличивают вероятность его развития, согласно исследованию, опубликованному в журнале Journal of General Internal Medicine .
Национальный институт неврологических расстройств и инсульта (NINDS) сообщает, что CTS в три раза чаще встречается у людей, работающих на сборочных операциях, чем у персонала, занимающегося вводом данных.
Канадский центр охраны труда и техники безопасности (CCOHS) перечисляет следующие профессии как факторы риска для CTS:
Поделиться на Pinterest CTS связана с повторяющимися движениями рук, но нет никаких доказательств того, что использование компьютера является важным фактором.- фермеров, и особенно тех, кто доит коров
- рабочих, использующих пневматические ручные инструменты
- рабочих сборочного конвейера, обрабатывающих предметы на конвейерной ленте
- кассиры на кассе, использующие лазерные сканеры
- рабочие, фермеры или механики, которые носят плотные перчатки
- садовники, прополка вручную
- слесари, поворачивающие ключи
- механики, использующие отвертки и нажимающие трещотки
- музыканты, использующие лук вместо струнного инструмента
- офисные работники, использующие мышь и клавиатуру
- маляры, неоднократно использующие спрей gun
- Работники птицеводства или мясопереработки, которые обрезают и обваливают кости
- Рабочие конюшни, маляры и плотники, вдавливающие инструменты в ладонь
Повторяющиеся движения, связанные с такими видами деятельности, как вязание, также могут увеличить риск.
Меры по снижению риска развития CTS включают:
- не сжимать слишком сильно при выполнении ручных задач
- не чрезмерно сгибать запястье, например, полностью вниз или вверх
- спать и работать с прямыми запястьями
- предотвращение повторяющихся сгибаний и разгибаний запястий
- поддержание правильной осанки для предотвращения чрезмерной нагрузки на запястья и руки
- изменение конструкции рабочей станции с целью уменьшения неестественных и неудобных положений запястий
- отдых и частые перерывы при выполнении рутинных задач для защиты от травм долгосрочные эффекты
- держать руки в тепле с помощью перчаток в холодной среде, так как холодные руки могут увеличить риск развития CTS
- при лечении любых основных состояний, например, установление хорошего контроля уровня глюкозы для предотвращения осложнений диабета
По данным Национальной медицинской библиотеки, существует нет доказательств того, что использование компьютера увеличивает риск CTS, но эргономичные клавиатуры с приподнятой и изогнутой клавиатурой могут снизить нагрузку, помогая держать руки в нейтральном положении.
Некоторые люди рекомендуют упражнения для движения рук, в том числе йогу, и массаж, но исследования не подтвердили их эффективность.
.7 упражнений при синдроме торакального выхода
17 дек. 7 упражнений при синдроме торакального выхода
Автор: Араш Рекс Магсуди PT, DPT, CSCSСиндром торакального выхода (TOS) – очень распространенный диагноз, которым страдают примерно 8% населения. Боль при TOS часто проявляется в любом месте между шеей, лицом, затылочной областью или в груди, плече, с парестезией в верхней конечности.Как и при всех других синдромах, этот диагноз включает в себя множество признаков и симптомов и не говорит нам о конкретном генераторе боли. TOS можно разделить на нейрогенные TOS (95-98% случаев согласно Davidovic et al. 2003) и TOS сосудов. Из сосудистых может быть либо артериальная TOS, либо венозная TOS. Несмотря на этот расплывчатый диагноз, в этой статье будут продемонстрированы 7 упражнений, которые помогут победить TOS.
Что может вызвать TOS?
– Опускание передней грудной стенки
– Опущенные плечи
– Гипертрофия лестничных мышц
– Согнутая вперед шея
– Повторяющиеся стрессовые травмы (долгое сидение за клавиатурой)
Врожденные аномалии включают:
– Удлиненный поперечный отросток C7
– Шейные ребра
– Увеличенные лестничные мышцы (ХОБЛ, бодибилдеры)
– Цервикодорсальный сколиоз
– Врожденная приподнятая лопатка
Возможных участков сжатия:
- Межкаленовый треугольник: между передней и средней лестничными клетками.
- Реберно-ключичное пространство: между ключицей и первым ребром.
- Subcoracoid or Sub-pectoralis minor пространство: под коракоидным отростком и под сухожилием малой грудной мышцы. Здесь показаны все 3 места потенциального сжатия.
7 моих любимых упражнений для TOS
Раздвижные полосы
- КАК: Начните это упражнение прямо. Удерживая каждый конец ленты с желаемым сопротивлением, затем расправьте ленту.Сосредоточьтесь на том, чтобы начинать это движение лопаткой / лопатками, а затем плечи.
- ЧУВСТВИТЕЛЬНОСТЬ: Вы должны почувствовать работу плеч.
- КОМПЕНСАЦИЯ: Избегайте выгибания спины и пожимания плеча, которое поднимает вверх.
- Выполните 2 × 15 повторений.
Ищете программу для плеч? Проверить этот бесплатный плейлист, который мы создали?
Укрепление шеи
- Для этого упражнения начните с подтяжки подбородка, это можно сделать, сделав двойной подбородок.
- Когда обнаружите, приложите умеренное сопротивление ко лбу рукой и удерживайте в течение пяти секунд. Затем приложите сопротивление к каждой стороне головы в течение 5 секунд, сохраняя при этом подбородок.
- Выполните это всего 5 раундов
Пек Стрейч
- Это может помочь открыть пространство под субкоракоидным или малым субгрудным пространством, которое часто является виновником появления симптомов TOS.
- Выполнять 2 раза по 30 секунд.
Пенный валик для грудного отдела позвоночника
- Поместите валик из поролона перпендикулярно позвоночнику. Держась за палку / трубу, поднимите руки как можно дальше назад, пытаясь коснуться пола. Это движение очень похоже на настенного ангела.
- Сделайте несколько повторений на каждом сегменте, а затем переходите к следующему. Не позволяйте ягодицам оторваться от пола или раздуться ребрам, это обычно происходит из-за компенсации за счет нижней части спины!
- Более агрессивный способ выполнения этого упражнения – использование внешней нагрузки в виде веса, как показано здесь.Это сделает растяжку более пассивной и менее активной. Жесткий грудной отдел позвоночника может способствовать возникновению проблем по кинетической цепи, ведущей к плечам / шее.
- Самостоятельная мобилизация грудного отдела позвоночника в течение 2 минут. Вы можете поддерживать голову руками, если чувствуете, что напрягаете шею.
Ремонт подвижности грудного отдела позвоночника
Подвижность грудного отдела позвоночника – это залог оптимального здоровья шеи, плеч и многого другого.Тем не менее, средний человек обязательно будет жестким и ограниченным в этой области и в остальной части спины! Мы можем винить рабочие места 21 века и образ жизни, но хорошо то, что грудной отдел позвоночника и средняя часть спины очень хорошо реагируют на правильную дозу упражнений. Если подвижность грудного отдела позвоночника ограничена и за это платит вся верхняя часть тела, эта программа поможет вам двигаться и чувствовать себя лучше! Узнать больше ЗДЕСЬ.
Отжимания от лопатки на четвероногих
- Это поможет нацелить мышцы на передней части лопатки, в первую очередь на переднюю зубчатую мышцу.
- Подобно полосатому вытягиванию, упражнения, которые помогают укрепить лопатку, очень полезны для людей с TOS, пока вы находитесь ниже порога симптомов. Когда мышцы лопатки не работают в синергии, такие мышцы, как чешуйчатые и грудные мышцы, часто чрезмерно используются, что может привести к синдрому состояния покоя.
- Обязательно держите шею в нейтральном положении, слегка приподняв подбородок для этого упражнения. Избегайте выгибания шеи.
- Выполнить 2 × 15 повторений
Растяжка шеи
Здесь есть две мобилизации.Одно для вашего первого ребра, второе для лестничных мышц. Это может помочь освободить пространство между реберно-ключичным или субкоракоидным пространством.
Плечевое сплетение (сеть нервов, идущих от позвоночника вниз по рукам) проходит непосредственно над 1-м ребром, поэтому, когда оно приподнято, вы можете увидеть, как давление оказывается на нервы и сосуды, проходящие через эту область. Это называется TOS, и симптомы часто включают ограниченный диапазон движений шеи и плеч. Этот синдром также может быть связан с болью в этой области, которая может распространяться по руке.Выполняя мобилизацию, будьте осторожны, , вокруг этой области много тканей.
- Сядьте на заднюю часть полотенца и оберните полотенце вокруг верхней части плечевого пояса. Другой конец полотенца протяните к противоположному бедру.
- Для второго растяжения здесь стабилизируйте лопатку, сядя на руку или взявшись за что-то вроде низа стула, показанного здесь. Сохраняя слегка подтянутую сторону подбородка, наклоните голову в другую сторону.
- Выполняйте их 2 раза по 30 секунд каждое.
Ищете программу шеи? Проверить этот бесплатный плейлист, который мы создали?
Онемение и покалывание?
Часто локтевой нерв является причиной онемения и покалывания, идущих вниз по руке в безымянный палец и мизинец.
- Эта мобилизация локтевого нерва может помочь при этих симптомах. Будьте очень осторожны с этой мобилизацией, так как раздражение здесь может привести к замедленной реакции в виде боли.
- Выполните очень медленно, сделав 2 × 15 повторений.
Заключение
Выполняйте все эти упражнения осторожно. При таком диагнозе, как синдром торакального выхода, мы рекомендуем обратиться за советом к профессионалу. Этот синдром сложно диагностировать и иногда может показаться немного неоднозначным. Доказательств в отношении синдрома грудной апертуры не так много, большинство цитируемых здесь исследований относятся к уровням 3, 4 и 5. Несмотря на это, при консервативном лечении прогноз часто благоприятный!
ССЫЛКИ
-Линдгрен К.Синдром грудного выхода. Международная скелетно-мышечная медицина. Март 2010; 32 (1): 17-24. 2011.
-Лаулан Дж., Фуке Б., Родаикс С., Джауффрет П., Рокелор Ю., Деската А. Синдром торакального выхода: определение, этиологические факторы, диагностика, управление и профессиональное влияние. Журнал профессиональной реабилитации [онлайн-сериал]. Сентябрь 2011 г .; 21 (3): 366-373. Доступно по адресу: CINAHL Plus с полным текстом, Ипсвич, Массачусетс. 2011.
– Эндрю К. Чанг, доктор медицины и др .; Синдром грудного выхода в неотложной медицинской помощи; Medscape.2014.
–Hooper et al. Синдром грудного выхода: противоречивое клиническое состояние. Часть 2: безоперационное и хирургическое лечение. 2010.
.Остеоартроз лучезапястного сустава: Артроз лучезапястного сустава: симптомы и лечение
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Array
(
[ID] => 107
[~ID] => 107
[CODE] =>
[~CODE] =>
[XML_ID] => 107
[~XML_ID] => 107
[NAME] => Панина Валентина Викторовна
[~NAME] => Панина Валентина Викторовна
[TAGS] =>
[~TAGS] =>
[SORT] => 100
[~SORT] => 100
[PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы...
Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы...
Будьте!!! Нам на радость! Ваша Панина В.В.
[PREVIEW_PICTURE] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[~PREVIEW_PICTURE] => 50
[DETAIL_TEXT] =>
[~DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[~DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[~DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[~ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[~DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[~ACTIVE_TO] =>
[SHOW_COUNTER] =>
[~SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[~SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[~IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[~IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[~IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[~IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[~IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.02.2018 19:41:18
[~DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[~CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[~CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[~TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[~MODIFIED_BY] => 1
[USER_NAME] => (admin)
[~USER_NAME] => (admin)
[IBLOCK_SECTION_ID] =>
[~IBLOCK_SECTION_ID] =>
[DETAIL_PAGE_URL] => /content/detail.php?ID=107
[~DETAIL_PAGE_URL] => /content/detail.php?ID=107
[LIST_PAGE_URL] => /content/index.php?ID=10
[~LIST_PAGE_URL] => /content/index.php?ID=10
[DETAIL_TEXT_TYPE] => text
[~DETAIL_TEXT_TYPE] => text
[PREVIEW_TEXT_TYPE] => html
[~PREVIEW_TEXT_TYPE] => html
[LANG_DIR] => /
[~LANG_DIR] => /
[EXTERNAL_ID] => 107
[~EXTERNAL_ID] => 107
[LID] => s1
[~LID] => s1
[EDIT_LINK] =>
[DELETE_LINK] =>
[DISPLAY_ACTIVE_FROM] =>
[IPROPERTY_VALUES] => Array
(
)
[FIELDS] => Array
(
[ID] => 107
[CODE] =>
[XML_ID] => 107
[NAME] => Панина Валентина Викторовна
[TAGS] =>
[SORT] => 100
[PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы...
Будьте!!! Нам на радость! Ваша Панина В.В.
[PREVIEW_PICTURE] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[USER_NAME] => (admin)
)
[PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
)
)
[DISPLAY_PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Панина Валентина Викторовна
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Актриса, заслуженная артистка РСФСР
)
)
[IMAGE] => Array
(
[RETINA_SUPPORT] => 1
[ORIGIN] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
)
[X2] => Array
(
[src] => /upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 264
[height] => 366
[size] => 49035
)
[ATTR] => retina retina-x2-src="/upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.jpg"
[X1] => Array
(
[src] => /upload/resize_cache/iblock/d82/132_190_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 132
[height] => 183
[size] => 14952
[ALT] => Панина Валентина Викторовна
)
)
)
Лучезапястный сустав имеет форму шара, образованную локтевой, запястной и лучевой костью. При артрозах и травмировании сустава возможно повреждение и укорочение лучевой кости. Результатом развития артроза лучезапястного сустава становится снижение его активности на 50%, что, в свою очередь, сопровождается значительными неудобствами и дискомфортом.
Факторы развития болезни
Артроз достаточно коварен, так как он очень медленно разрушает хрящевую ткань, деформируя кости. Такое течение значительно затрудняет диагностику. Наиболее частыми причинами развития заболевания могут быть травмы (ушибы, растяжения, вывихи), особенно у людей, испытывающих нагрузки на кисти (строителей, спортсменов, программистов).
Посттравматическая форма артроза развивается через 14–20 дней после получения повреждений, когда внешняя симптоматика в виде гематомы, отека уже не определяется. Появление дискомфорта, скованности движения сустава пациент принимает за последствия травмы, не считая нужным обратиться к врачу. Таким образом, развивается деформирующий артроз с постепенным прогрессированием и ухудшением общего состояния больного.
Помимо травм, болезнь может быть спровоцирована эндокринными и гормональными нарушениями, вредными условиями труда, а также патологиями соединительных тканей. Восстановление хрящевых тканей может нарушаться при возрастных изменениях, что ведет к дефициту поступления питательных веществ и недостаточной выработке синовиальной жидкости сустава.
Симптоматика заболевания
При длительных физических нагрузках, а также после травмы суставов, возможно развитие патологического процесса. Напряжение в области кисти может привести к микротравме сустава или перерождению хрящевой ткани.
Мелкие косточки кисти подвергаются деформации, хрящи истончаются, теряя часть смазки, и становятся сухими, шероховатыми. Это приводит к нарушению амортизации передающейся нагрузки на кость.
К характерным симптомам заболевания относятся:
- при остеоартрозе лучезапястного сустава 1 стадии двигательная активность не нарушена, однако впоследствии она способна снизится до 50%;
- на 2 стадии пораженный сустав не увеличен, но болевая симптоматика присутствует. Без соответствующей терапии боль становится постоянной, а при физических нагрузках слышен хруст в пораженном суставе;
- на 3, заключительной стадии артроза, малейшее прикосновение к запястью сопровождается болью, а движения в суставе резко ограничены. Помимо этого, визуально наблюдается деформация, а рентгенограмма выявляет образование остеофитов.
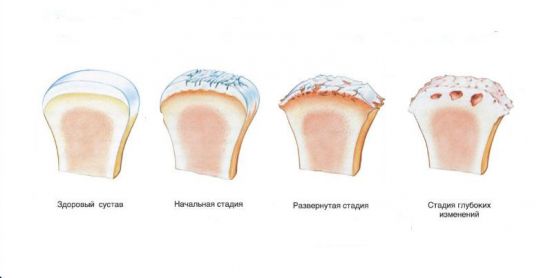
Изменения сустава при артрозе
При отсутствии своевременного лечения возможно усиление мышечной гипотрофии с дальнейшим присоединением остеопороза близлежащих костных тканей.
Диагностические мероприятия
Диагностикой артроза занимается преимущественно ортопед. Вначале выполняется сбор анамнестических данных, пальпация, сравнение суставов, так как, например, посттравматический артроз бывает односторонним.
Врач осматривает боковую, тыльную и ладонную поверхность кисти, обращая на анатомические характеристики (складки, бугорки, костные выступы, ямочки). В том случае, когда эти ориентиры сглажены или проявляются в нетипичных местах, возможно развитие патологического процесса в суставе.
Далее оценивается мышечный тонус, рисунок, цвет кожных покровов, отечность и т.д. При местном повышении температуры тела с признаками отечности, появлении хруста во время движения и болевой симптоматики, перед началом лечения остеоартроза требуется более углубленная диагностика.
Для определения сужения суставных щелей, остеофитов, а также уплотнения костной ткани назначается рентгенологическое исследование. При развитии артроза 2 стадии суставная щель сужается на 50%, а на 3 стадии заболевания суставная щель практически сглажена. Рентгеновский снимок определяет увеличение количества и размеров остеофитов.
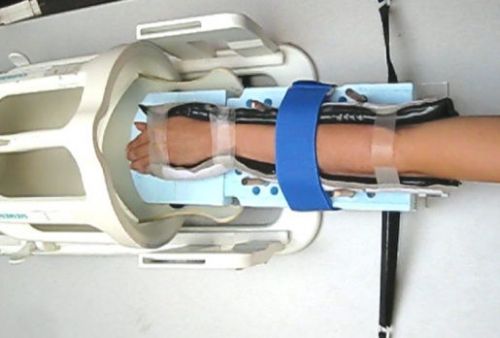
Состояние мягких, а также изменения околосуставных и суставных тканей выявляется при помощи МРТ
Помимо этого, назначаются лабораторные анализы, а при необходимости делается забор крови на С–реактивный белок.
Тактика лечения
В том случае, когда диагностика указывает на явное развитие артроза лучезапястного сустава, пациенту подбирается индивидуальный курс лечения. Консервативная терапия назначается только при 1 и 2 стадии заболевания. На последнем этапе врач решает вопрос о хирургическом вмешательстве.
Традиционная терапия
Основное направление при лечении артроза в области лучезапястного сустава – это купирование болевой симптоматики и устранение причины, спровоцировавшей развитие воспалительного процесса.
Остеоартроз лучезапястного сустава требует обязательного назначения препаратов, группы НПВС, к которым можно отнести Диклоген, Нимесулид, Ортофен и т.д. В тяжелых случаях рекомендуется прием кортикостероидов (Гидрокортизона, Преднизолона и т.д.), однако при их назначении следует учитывать массу побочных эффектов. Поэтому стероидные препараты используются короткими курсами.
Для восстановления хрящевой ткани и усиления питания рекомендуется прием хондропротекторов (Артра, Дона и т.д.). При этом следует учитывать, что лечение хондропротекторами требует длительного применения, в некоторых случаях до 6 месяцев непрерывным курсом.
В наиболее тяжелых случаях при артрозе может быть использован способ насыщения сустава инъекциями производных гиалуроновой кислоты (Остенил, Гиастат, Ферматрон и т.д.). Как правило, 3–5 инъекционных введений непосредственно в пораженный сустав, которые выполнены после мануальной суставной репозиции, достаточно для того, чтобы состояние пациента резко улучшилось.
Для нормализации кровообращения, а также ускорения обмена веществ в суставе, пациентам назначается лечение лазером
Восстановить подвижность сустава можно с помощью 3–4 сеансов мануального массажа. Для ускорения обменных процессов и кровообращения могут быть назначены физиопроцедуры (электрофорез, парафиновые ванны, массаж, лазеролечение, озокерит).
При запущенном процессе, сопровождающимся серьезным разрушением сустава и тугоподвижностью, решается вопрос о хирургическом вмешательстве с возможным формированием искусственного сустава (артродез).
ЛФК
Для избавления от симптомов остеоартроза лучезапястных суставов, а также достижения максимальной разработки пораженного лучезапястного сустава, рекомендуется выполнение лечебной гимнастики, включающей следующие упражнения:
- рука осторожно сжимается в кулак и через 3–5 секунд полностью разжимается с максимальным разведением пальцев;
- обе руки кладутся ладонями вниз на ровную поверхность с чуть согнутыми пальцами, напоминающими «горку». Далее ладонь и пальцы медленно распрямляются, фиксируясь в таком положении не менее 30 секунд, без излишнего давления на руку;
- ладони поворачиваются к лицу, а пальцы сжимаются, напоминая львиные когти. Затем необходимо стараться коснуться кончиками пальцев основания ладоней, после чего руки расслабляются;
- теннисный мячик крепко сжимается в руке в течение 10–15 секунд, после чего кисть расслабляется;
- пальцами ладони выполняются движения на столе, напоминающие игру на пианино;
- все пальцы выпрямляются, а большой прячется внутрь ладони, фиксируясь в течение 20 секунд.
Комплекс упражнений для разработки кисти
Каждое упражнение выполняется не менее 5 раз. Помимо этого, положительное воздействие при симптомах артроза оказывает лепка из пластилина или глины.
Рецепты народных целителей
На ранней стадии заболевания достаточно часто используются рецепты, проверенные многими десятилетиями.
Наиболее популярны следующие:
- по 2 ст. ложки молотых цветов зверобоя, бессмертника, ромашки, пустырника, тысячелистника и кукурузных рылец заливаются 0,5 литрами горячей воды. Приготовленное средство настаивается в течение 2, 5 часа, процеживается, затем употребляется внутрь 3 раза в день по 1⁄2 стакана, перед едой;
- по 2 ст. л. крапивы, малины и девясила смешиваются с 3 частями цветов багульника, 1 частью арники и бузины. Далее необходимо взять 2 ст. ложки готовой смеси, залить 500 мл кипятка, выдержав на водяной бане в течение 25 минут. Принимается отвар по 1⁄2 стакана перед каждым приемом пищи;
- положительное действие оказывают листья свежей капусты, которыми оборачивается сустав при сильной боли с напряжением;
- морская соль (2 ч. ложки) и порошок горчицы (1 ч. ложка) смешиваются, после чего добавляется очищенный керосин (30 мл). Приготовленная смесь втирается в пораженный сустав перед отходом ко сну, общим курсом в 14 дней;
- прополис расплавляется на водяной бане и смешивается с оливковым маслом в соотношении 1:1. После остывания мазь втирается в лучезапястный сустав при сильных болях.
Артроз в области лучезапястного сустава – это достаточно коварное заболевание, которое крайне затруднительно диагностировать на ранней стадии. Очень важно обратиться за помощью к специалистам при появлении беспокоящих пациента признаков. Своевременная терапия способна приостановить прогрессирование артроза лучезапястного сустава, однако полностью от него избавиться очень сложно. Основная задача больного – это безукоризненное соблюдение врачебных рекомендаций. Только в тесном взаимодействии можно достигнуть положительного результата.
 Если появилась боль в суставе это повод обратиться к врачу
Если появилась боль в суставе это повод обратиться к врачуЛучезапястный сустав состоит из шиловидного отростка, лучевой, локтевой, ладьевидной, гороховидной, полулунной, треугольной, крючковидной, малой и большой многоугольной кости, дистального лучелоктевого сустава. Кости расположены в два ряда, именно они позволяют осуществлять различные движения запястьем. Артроз лучезапястного сустава появляться из-за различных механических повреждений. Ознакомившись с предоставленной ниже информацией, вы будете знать все о данном заболевании.
Почему возникает заболевание?
Основным триггером артроза запястья является травма. Также выделяют следующие причины заболевания:
- Переломы разрушают суставную поверхность кости, из-за чего костные структуры начинают тереться друг о друга, провоцируя неприятные симптомы и воспаление.
- Разрыв связок между костями нарушает гармоничное движение. Растяжение и разрыв приводят сустав в нестабильное состояние, вовремя неоказанная помощь в дальнейшем приводит к артрозу. Растяжение редко способствует формированию болезни.
- Ношение тяжести и частые перегрузки сустава.
- Стилоидит и тендит.
Развитию артроза лучезапястного сустава подвержены личности, работающие с компьютером, чья деятельность связана с набором букв. К ним относятся копирайтеры, журналисты, бухгалтера, секретари. Некоторые пациенты склонны к дегенеративным изменениям без объяснимой причины. Возможно такое явление кроется в генетической предрасположенности, но этот факт по сегодняшний день еще изучается.
Симптоматика и характерные признаки патологии
 Рисунок показывает строение кисти и лучезапястного сустава
Рисунок показывает строение кисти и лучезапястного суставаНаличие точной клинической картины позволит назначить более эффективное лечение. Ремоделирование костей приводит к следующему:
- проявляются ноющие боли с последующим усилением;
- затрудненное движение;
- уменьшение амплитуды движений;
- скованность;
- отечность;
- образование плотных узелков под кожей.
После проведения рентгенологического исследования на снимке заметна атрофия мышц, увеличение объема сустава. Заметна деформация лучезапястного сочленения. Посттравматический артроз сопровождается покраснением и потеплением пораженного сустава. Как правило, с прогрессированием заболевания болевой синдром усиливается во время физических упражнений, позже и в состоянии покоя. На последней стадии развития пациенту тяжело сгибать пальцы, держать ложку, открывать бутылку с водой, работать руками и даже рисовать. Некоторые пациенты страдают метеозависимостью. В холодную и сырую погоду боли становятся более выраженными. Иногда это приводит к припухлости пораженного сустава или всей руки до предплечья. Артроз запястья может протекать симметрично. Если заболевание не начать лечить, функции сочленения будут полностью утрачены.
Как происходит диагностика?
Диагноз «артроз лучезапястного сустава» может быть поставлен при первом посещении ревматолога исходя из клинической картины и физического осмотра пациента. Проведение рентгенологического исследования покажет более детальное течение заболевания, оно необходимо для исключения других болезней или подтверждения существующей патологии. Магнитно-резонансная томография, как правило, не требуется при артрозе лучезапястного сустава, но МРТ необходимо для детального изучения состояния мягких тканей (сухожилий, связок и мышц).
При рентгенологическом исследовании может быть обнаружен субхондральный склероз, формирование кист и костных разрастаний остеофитов. Степень тяжести заболевания помогают определить МРТ и КТ.
Терапевтические подходы к данной патологии
 Бандаж поможет снизить болевые ощущения и успокоить боль
Бандаж поможет снизить болевые ощущения и успокоить больПосле подтверждения диагноза, проведения необходимых исследований, врач назначает лечение артроза лучезапястного сустава. Чтобы избежать дальнейшей перегрузки необходимо надеть специальное ортопедическое приспособление для поддержки сустава. Это также помогает снять боль, поскольку движение суставом ограничено, соответственно меньше нагрузки. Если ортопедического приспособления недостаточно назначают обезболивающие препараты длительного действия, то есть НПВС. Эти средства облегчают боль, и подавляют воспалительный процесс, таким образом замедляют прогрессирование заболевания.
Помимо нестероидных средств при артрозе запястья кисти руки лечение требует использования кортикостероидных препаратов и хондропротекторов. Применение сосудорасширяющих лекарств необходимо для восстановления кровообращения в поврежденном участке, одновременно с ними назначают употребление миорелаксантов, предназначенных для расслабления мышечной ткани. Если артроз возник вследствие инфекции назначают курс лечения антибактериальными средствами.
Лечить артроз можно с помощью использования компрессов, мазей и гелей. Назначают как нестероидные лекарства, так и хондропротекторы. Например, «Долгит», «Структум», «Румалон» и другие противовоспалительные и обезболивающие средства для наружного применения.
Физиотерапевтические способы избавления от патологии
Физиотерапия проводится курсами. Данный метод лечения играет важную роль в приостановлении разрушительного процесса, он помогает улучшить питание и кровоснабжение суставов, снизить воспаление и уменьшить проявления болевых ощущений. Средневолновое ультрафиолетовое облучение снижает интенсивность боли у пациента. Курс лечения состоит из 7 сеансов, проводимых через день. Для снятия воспаления врачи назначают следующие физиопроцедуры:
- инфракрасная лазеротерапия;
- низкочастотное УВЧ-лечение;
- высокоинтенсивная сантиметроволновая терапия.
Популярностью среди всех методов пользуются магнитная терапии, лечебный массаж, водные занятия в бассейне с физиотерапевтом или опытным в этой сфере инструктором, парафинолечение и криотерапия. Применение физиотерапевтических методов запрещено проводить беременным, при лихорадке, септическом артрозе с гнойными выделениями, тяжелой форме атеросклероза.
Использование народных средств
Артроз лучезапястного сустава можно лечить с помощью народных средства, купленных в аптеке или приготовленных в домашних условиях. Рецепты:
- Возьмите 1 ст. л. измельченных цветков календулы и столько же детского крема. Хорошо перемешайте компоненты. Используйте мазь перед сном. Нанесите средство на больной сустав, оберните пленкой и теплым шарфом. Утром смойте мазь.
- Свежевыжатый сок лимона смешайте с соком чеснока в равном количестве. Возьмите хлопковую ткань, смочите в полученном растворе и приложите к лучезапястному суставу.
- Сухие цветки ромашек в количестве 10 грамм заливают 200 мл кипятка. Средство настаивают полчаса в термосе, чтоб оно оставалось теплым. Принимать лекарство 3 раза в день по 100 мл. Длительность лечения — 2 недели.
- Два раза в сутки необходимо употреблять следующее средство: половина чайной ложки измельченного чеснока смешивается с 1 стаканом кипятка, туда же добавьте 1 ст. л. оливкового масла. Лекарство используют после еды.
Полезно при артрозе делать компрессы из травяных сборов. Хорошими и проверенными травами считаются сабельник, девясил, череда, лопух, кора ивы и березовые листья.
Оперативные методы подхода к терапии дегенеративных изменений сочленений
Хирургическое вмешательство показано на третьей стадии развития заболевания, или когда консервативные способы лечения не принесли желаемого результата. При артрозе лучезапястного сустава проводят артродез. Процедура выполняется с применением местной анестезии. Она противопоказана при плохом состоянии кожных покровов, гнойном и воспалительном процессе. Артродез представляет собой фиксацию лучезапястного сустава с помощью специальных пластин.
Также проводится удаление проксимального ряда костей запястья. Цель данного оперативного вмешательства заключается в сохранении функциональных движений запястьем за счет выявления соматической дисфункции головки головчатой кости. Амплитуда сгибания и разгибания в итоге увеличивается, пациенту проще работать за компьютером. Показаниями к проведению эндопротезирования сустава является полное отсутствие хрящевой ткани между костями. Лучезапястный сустав заменяют частично или полностью, в зависимости от области поражения. Протезы бывают цементные, бесцементные, гибридные и реверс-гибридные. Какой именно способ подойдет — решает врач.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться статьей:
Остеоартроз лучезапястного сустава это хроническое заболевание, которое сопровождается истончением хрящевой поверхности и деформацией костных структур сочленения. Как же он устроен?
Лучезапястный сустав находится в кисти между первым рядом запястных костей (трехгранная, ладьевидная, полулунная) и предплечьем (дистальные концы локтевой и лучевой кости). Роль амортизатора служит суставной диск, состоящий из хрящевой ткани, также все костные структуры, прилегающие друг к другу покрыты хрящевой тканью. Фиксируются все составляющие лучезапястного соединения с помощью многочисленных связок. Форма лучезапястного сустава эллипсовидная, возможно движение по сагиттальной и фронтальной осям.
Остеоартроз лучезапястного сустава причины возникновения
- Идиопатический остеоартроз, когда нарушается синтез коллагена, хрящевые поверхности истощаются, страдает подвижность. Почему это происходит никому не известно.
- Травмы, вывихи, операции, приводящие к посттравматическому остеоартрозу.
- Большие нагрузки и микротравмы у лиц с тяжелой физической работой, у спортсменов и у тех, чья работа включает в себя воздействие вибрации либо постоянной нагрузки на кисти рук.
- Врожденные аномалии развития.
- Возрастные изменения, связанные с нарушением обмена веществ (сахарный диабет, подагра, хондрокальциноз, ожирение).
- Гормональная перестройка у женщин в период менопаузы, другие эндокринные заболевания.
- Воспалительные заболевания суставной ткани.
Симптомы болезни.

Остеоартроз прогрессирует медленно и на каждой стадии имеется своя симптоматика. Начало заболевания характеризуется появлением периодических болей в лучезапястном пораженном суставе. Слышен характерный хруст при движениях, особенно при нагрузке в виде упора. Видимых изменений при 1 степени нет. На 2 стадии боли становятся более интенсивными, любая нагрузка становится пыткой для человека, болезненна даже пальпация и пассивные движения. По утрам возникает скованность, проходящая после разминки. Возможна гиперемия и небольшая отечность лучезапястного сустава. На самой последней 3 стадии теряется подвижность руки. Уже явно выраженная деформация.
Диагностика.
- Жалобы пациента (боль, скованность, хруст, ограничение движения).
- Анамнез, где учитываются все факторы риска (повышенные нагрузки, травмы, наличие хронических заболеваний).
- Рентгеновское исследование, где можно по состоянию суставной щели и наличию остеофитов и различных костных деформаций определить стадию процесса.
- Компьютерная томография дает более точную картину всех изменений при остеоартрозе (расположение имеющихся кист и остеофитов, интенсивность остеосклероза, состояние суставной поверхности).
- Магнитно-резонансная томография позволяет рассмотреть все в трехмерном изображении, более четко с минимальными погрешностями в отличии от других методов.
- Сцинтиграфия показывает наличие метаболических расстройств в тканях лучезапястного сустава.
Лечение и реабилитация.
Терапию остеоартроза, как правило, начинают с лекарственной терапии, которая включает в себя назначение: анальгетиков, нестероидных противовоспалительных препаратов, препаратов, улучшающих питание хряща, а также хондропротекторов. Наряду с медикаментозным лечение обязательным пунктом является ограничение любой нагрузки на лучезапястный в данном случая сустав. Для этого используют специальные повязки, осуществляющие иммобилизацию. Обычно их применяют, начиная со 2 степени заболевания.
Совет: Важно отказаться от тех факторов, которые привели к проблеме, а для этого нужно сменить род деятельности, ведь продолжая напрягать руку, эффекта от оказанной помощи не будет.
К реабилитационным методам лечения относят физиотерапию и массаж. Наиболее подходящие при остеоартрозе являются следующие физиотерапевтические процедуры: фонофорез, грязелечение, лазеротерапия, магнитотерапия, электрофорез, тепло- и бальнеолечение. Массаж делают с одновременным втиранием противовоспалительных мазей и гелей.
Массаж тыльной поверхности кисти (Видео).
Хирургическое лечение.

Применяется, когда остеоартроз в запущенном состоянии и ничего уже не остается как поставить протез. Эта процедура называется эндопротезированием, то есть замена существующего лучезапястного изношенного сустава на искусственный. Оперативное лечение проходит под общим наркозом, делается разрез на тыле кисти, вынимают поврежденные части сочленения, подготавливают место для протеза, делают специальные отверстия для фиксации. Чтобы новая конструкция держалась надежно, применяют специальный клей-цемент. После постановки импланта, хирург проверяет подвижность и, если всё хорошо, послойно зашивает рану.
Руку фиксируют гипсом на несколько недель, через 2 недели обычно снимают швы. Полное восстановление подвижности происходит обычно на третий – шестой месяц после эндопротезирования.
Профилактика с помощью лечебной гимнастики.
Именно правильная двигательная активность поможет предупредить остеоартроз лучезапястного сустава. Упражнения помогают улучшить кровоснабжение и питание, укрепят мышцы и связки
Совет: Важно проводить гимнастику регулярно, ежедневно, а не от случая к случаю, тогда будет результат.

Начинают занятие как правило с разминки, небольшого самомассажа, чтобы разогреть мышцы. Затем постепенно от простых упражнений к более сложным проводят гимнастику. Не стоит слишком нагружать кисти рук и делать какие-то резкие движения, всё должно проходить плавно и аккуратно. Упражнение как правило на вращение кисти в разные стороны, поднятие их вверх и вниз. Все они очень просты в исполнении и легко проводятся.
Как забыть о болях в суставах?
- Скованность по утрам в кисти и хруст при движении вас преследует…
- Всё валится из рук и невозможно ничего делать из-за боли…
- Возможно вы пытались самостоятельно справиться, применяли различные мази и таблетки…
- Но проблема осталась, раз вы читаете эти строки…
Не занимайтесь самолечением, обращайтесь за помощью к специалистам. Опытный врач-ортопед Валерий Немченко назначит вам правильное лечение и скоро вы забудете про боль и дискомфорт, которые причинял вам остеоартроз.
Подборка для Вас
Остеоартроз лучезапястного сустава – ревматоидное заболевание, которое характеризуется дегенеративными и дистрофическими поражениями. В большинстве случаев болезнь развивается как следствие перенесенной травмы.
Другой причиной становятся частые нагрузки на кисть руки. С такой проблемой могут столкнуться программисты, спортсмены, строители и т.д. Для успешного лечения необходима точная постановка диагноза и грамотно подобранная лечащим врачом комплексная терапия.
Симптомы заболевания
Деформирующий остеоартроз (ДОА) – это около 80% от всех ревматоидных патологий кистей. Без лечения болезнь прогрессирует, а состояние усугубляется независимо от того, посттравматический характер у болезни или он вызван другими факторами.
Артроз лучезапястного сустава имеет симптомы:
- звук хруста при телодвижении,
- боль при некоторых движениях кистью,
- снижение подвижности,
- боль при сгибательном и разгибательном движении кистей по максимальной амплитуде.
Внешние проявления артроза часто совсем незаметны, хотя подвижность бывает снижена даже наполовину. В состоянии покоя болезнь практически не дает о себе знать.
С течением времени проявление признаков болезни увеличивается, состояние ухудшается. Заметно деформированными суставы бывают после перенесенных переломов в запястье со смещением.
Особенности развития артроза лучезапястного сустава

Выделяются три стадии заболевания артрозом. С развитием болезни остеоартроз лучезапястного сустава может осложниться артритом. При этом боль не будет отпускать даже в состоянии покоя, усиливаясь при движениях. В то же время заболевание становится внешне заметно – ему сопутствуют отеки, набухание и др.
Для 1 степени характерно несильное поражение, которое связано с нарушением питания тканей. Состав синовиальной жидкости ухудшается, при движении возникает боль, которая особенно заметна по утрам и в течение дня. Мышцы и связки начинают терять эластичность.
Артроз сустава 2 стадии характеризуется более выраженными нарушениями. Боль становится частой, движения сопровождаются хрустом. Начинают появляться костные наросты.
3-я степень – это запущенное состояние, которое может возникнуть, если не лечить артроз. На этой стадии боли становятся постоянными. Деформирующий артроз во многих случаях приводит к неподвижности кисти или смещениям, в результате которых конечность выглядит более короткой или изогнутой.
Артроз запястья диагностируется достаточно редко.
Диагностика
Для определения точного диагноза больной проходит консультацию у специалиста и ему назначается рентгенологическое обследование и анализы. Это необходимо для уточнения степени патологии – изменений в суставе и присутствия воспаления.

Назначаются лабораторные анализы крови, которые могут подтвердить или опровергнуть присутствие воспаления. В тех случаях, когда артроз лучезапястного сустава отягощается артритом, показатели крови начинают отклоняться от нормы. Повышаются такие значения, как СОЭ, мочевая кислота и т.д.
Лечение артроза лучезапястного сустава
Первой при подборе терапии для поддержания и восстановления здоровья должна идти диагностика. Комплексное лечение способно давать хороший результат в преимущественном большинстве случаев. Очень важно установить причину, спровоцировавшую артроз в запястье руки. При ее устранении и щадящем отношении к кисти руки возможно значительное улучшение состояния лучезапястных суставов.
Больному рекомендуется не перегружать сустав, стараться избегать ситуаций, когда может быть осуществлено травмирование или микротравмирование, носить фиксирующую повязку. Удобным вариантом может стать ортопедическое изделие – напульсник.
В ситуации, когда запястье по-прежнему подвергается перегрузкам, например, в силу профессии, а сустав не зафиксирован, состояние будет только ухудшаться.
Согласованность всех лечебных мероприятий позволяет замедлить процессы деформации и снять болевые ощущения. Для этого больному назначают эффективное лечение:
- препараты из группы хондропротекторов,
- мануальную терапию,
- массажи,
- аппаратные процедуры (лазеротерапию, магнитотерапию и пр.),
- лечение грязями, парафином,
- компрессы с такими активнодействующими составами, как медицинская желчь,
- бишофитовые компрессы и т.д.
Тяжелые случаи могут требовать инъекционного применения гиалуроновой кислоты, которая насыщает сустав необходимыми веществами и улучшает его подвижность. Несколько инъекций Ферматроном, Остенилом, Гиастатом или другим препаратом значительно улучшает ситуацию в 70-80 случаях из 100.
При артрозе лучезапястного сустава назначается использование хондропротекторов, инъекции с гиалуроновой кислотой, мануальное воздействие и стимуляцию кровообращения в пораженной зоне. Такой подход дает больший результат, чем каждый из методов отдельно.
Упражнения для лечения артроза
Гимнастические упражнения для того, чтобы у сустава лечение было более продуктивным, не отличаются сложностью. Это поочередное соединение пальцев рук, которые нужно расположить перед собой.
Важно также делать упражнения на растяжку и стимуляцию эластичности. Для такой тренировки необходимо растягивать кисть так, чтобы расстояние между первым и средним пальцем было максимально возможным. Далее делаются так называемые «шагающие» движения пальцами рук.
Тренировками, призванными противостоять артрозу, который деформирует суставы, является имитация на столе игры на пианино, сжимание мячика в ладони, лепка из глины или обычного детского пластилина и т.д.
Мази при лучезапястном артрозе
Для лечения артроза назначается прием нестероидных противовоспалительных средств. Среди популярных мазей – Нимесулид, Мовалис, Ортофен и другие. Кроме них врачи рекомендуют применение гормональных средств (кортикостероидов) и обезболивающих препаратов.

Лечение дополняется мазями и гелями наружного применения. К обезболивающим и противовоспалительным относится: Фастум-гель, Долгит, Вольтарен.
Вторая группа препаратов – хондропротекторы. Это такие кремообразные средства: Артродар, Структум, Хондроксид, Дона и другие. Крем распределяется равномерным слоем по пораженному участку.
Народные средства в борьбе с артрозом
Как лечить заболевание народными рецептами должно быть обязательно согласовано с врачом. Для поддержания здоровья суставов организм больного должен получать достаточное количество витаминов, минералов и микроэлементов. Одним из действенных средств, которое хорошо воспринимается организмом, является кальцинированный творог. Готовят его из молока и хлористого кальция.
В числе применяемых мер, может быть настойка на основе меда и хрена, причем все компоненты должны быть отличного качества. Такая настойка может комбинироваться с приемом творога. Альтернативный вариант – настойка из листьев лавра.

Кроме пероральных средств, остеоартроз лучезапястного сустава лечится наружными средствами: компрессами, примочками и притирками. Компоненты для таких составов доступны, а само приготовление не занимает много времени. В числе ингредиентов – йод, мед натуральный, глицерин, спирт и т.д. Самый простой для приготовления рецепт – свежевыжатый капустный сок.
Профилактика
Предупреждение прогрессирования артроза 1 и 2 степени возможно применением профилактических мер:
- сбалансированность рациона с достаточным вхождением минералов и витаминов,
- лечебная гимнастика,
- исключение перенапряжения и перегрузок суставов.
Боль и ограничение подвижности кистей рук влияют на качество жизни, самочувствие ухудшается, может быть затруднено выполнение многих видов работ по дому и на работе. Артроз лучезапястного сустава с течением времени все больше ограничивает подвижность кисти, осложняется деформацией и атрофическими проявлениями. Для того чтобы лечение возымело эффект, оно должно быть назначено врачом и включать комплекс необходимых для полноценной терапии мер.
 Загрузка…
Загрузка…Остеоартроз лучезапястного сустава.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Остеоартроз лучезапястного сустава это хроническое заболевание, которое сопровождается истончением хрящевой поверхности и деформацией костных структур сочленения. Как же он устроен?
Лучезапястный сустав находится в кисти между первым рядом запястных костей (трехгранная, ладьевидная, полулунная) и предплечьем (дистальные концы локтевой и лучевой кости). Роль амортизатора служит суставной диск, состоящий из хрящевой ткани, также все костные структуры, прилегающие друг к другу покрыты хрящевой тканью. Фиксируются все составляющие лучезапястного соединения с помощью многочисленных связок. Форма лучезапястного сустава эллипсовидная, возможно движение по сагиттальной и фронтальной осям.
Причины возникновения заболевания.
- Идиопатический остеоартроз, когда нарушается синтез коллагена, хрящевые поверхности истощаются, страдает подвижность. Почему это происходит никому не известно.
- Травмы, вывихи, операции, приводящие к посттравматическому остеоартрозу.
- Большие нагрузки и микротравмы у лиц с тяжелой физической работой, у спортсменов и у тех, чья работа включает в себя воздействие вибрации либо постоянной нагрузки на кисти рук.
- Врожденные аномалии развития.
- Возрастные изменения, связанные с нарушением обмена веществ (сахарный диабет, подагра, хондрокальциноз, ожирение).
- Гормональная перестройка у женщин в период менопаузы, другие эндокринные заболевания.
- Воспалительные заболевания суставной ткани.
Симптомы болезни.
Остеоартроз прогрессирует медленно и на каждой стадии имеется своя симптоматика. Начало заболевания характеризуется появлением периодических болей в лучезапястном пораженном суставе. Слышен характерный хруст при движениях, особенно при нагрузке в виде упора. Видимых изменений при 1 степени нет. На 2 стадии боли становятся более интенсивными, любая нагрузка становится пыткой для человека, болезненна даже пальпация и пассивные движения. По утрам возникае
Остеоартрит лучезапястного сустава | eOrthopod.com
A Руководство для пациентов по остеоартрозу лучезапястного сустава
Введение
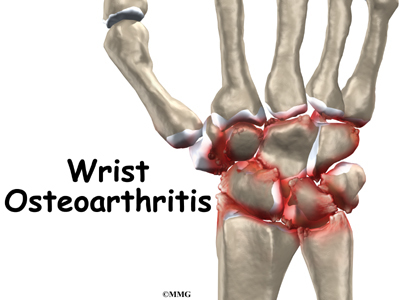
Вырождение в суставе означает, что поверхности сустава начинают разрушаться со временем. Термин дегенеративный артрит используется врачами для описания состояния, при котором сустав изнашивается, обычно в течение многих лет. Некоторые медицинские работники называют состояние остеоартритом .Другие используют термин дегенеративный артроз . Они предпочитают артроз , потому что термин артрит означает воспаление. Само по себе вырождение не всегда вызывает воспаление в тканях сустава. Тем не менее, эти термины обычно означают одно и то же.
Этот документ поможет вам понять
- , как развивается остеоартрит запястья
- , что ваш врач сделает, чтобы диагностировать его
- , что можно сделать, чтобы облегчить боль и восстановить движение запястья
Анатомия
Какие изменения делают причина остеоартрита в лучезапястном суставе?
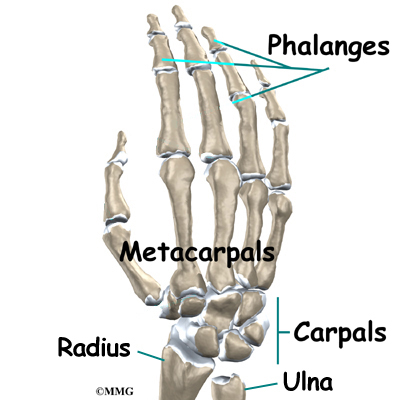
Анатомия лучезапястного сустава чрезвычайно сложна, возможно, самая сложная из всех суставов тела.На самом деле запястье представляет собой совокупность множества суставов и многих костей. Эти суставы и кости позволяют нам использовать наши руки во многих отношениях. Запястье должно быть чрезвычайно подвижным, чтобы дать нашим рукам полный диапазон движения. В то же время запястье должно обеспечивать прочность для сильного захвата.
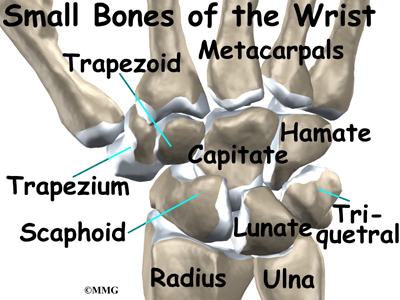
Запястье состоит из восьми отдельных маленьких костей, называемых запястными костями . Кистевые кости соединяют две кости предплечья, радиус , и локтевую кость , с костями кисти. пястных костей – это длинные кости, лежащие под ладонью. Пястные кости прикрепляются к фалангам , которые являются костями пальцев и большого пальца.
Одна из причин, по которой запястье настолько сложное, заключается в том, что каждая маленькая кость образует сустав с костью рядом с ней. Это означает, что то, что мы называем суставом запястья, на самом деле состоит из множества мелких суставов. Связки соединяют все маленькие кости друг с другом. Связки также соединяют кости запястья с радиусом, локтевой и пястной костями.
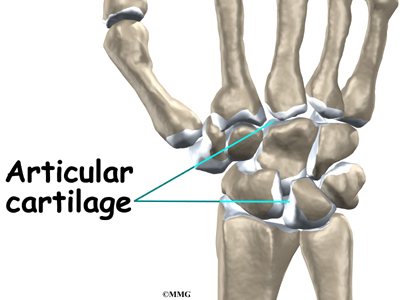
Суставной хрящ является гладким, эластичным материалом, который покрывает поверхности кости в большинстве суставов. Он защищает концы костей от трения, когда они соприкасаются при движении сустава. Суставной хрящ также действует как амортизатор. Повреждение суставного хряща в конечном итоге приводит к остеоартрозу.
Сопутствующий документ: Руководство пациента по анатомии запястья
Причины
Как у меня развился артрит на запястье?

Многие травмы запястья, такие как переломы и растяжения связок, заживают довольно легко.Однако они могут привести к проблемам намного позже в жизни. Травма меняет анатомию запястья настолько, что части больше не работают гладко вместе. Изменения от травмы вызывают большой износ на запястье сустава. Со временем этот износ приводит к дегенерации тканей сустава, что приводит к остеоартриту запястья. Врачи могут также назвать этот тип дегенерации посттравматическим артритом .
Плохой растяжение связок или перелом может привести к повреждению суставного хряща.Хрящ также может быть поврежден, когда на поверхность хряща оказывается слишком большое давление. Поверхность хряща может не выглядеть иначе. Травма часто не появляется до нескольких месяцев спустя.
Иногда повреждение хряща является серьезным. Кусочки хряща на самом деле могут быть оторваны от кости. Эти кусочки не отрастают. Обычно они должны быть удалены хирургическим путем. Если части не удалены, они могут плавать в суставе, вызывая его зацепление. Они также вызывают много боли и наносят больший ущерб суставным поверхностям.
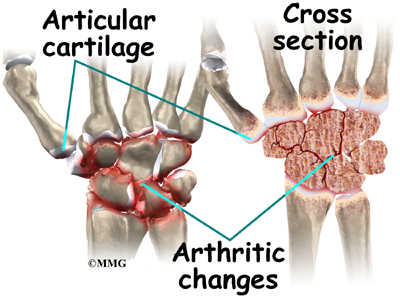
Ваше тело плохо справляется с ремонтом этих отверстий в поверхности хряща. Отверстия заполнены рубцовой тканью. Рубцовая ткань не такая гладкая или эластичная, как суставной хрящ.
Любая травма лучезапястного сустава может изменить его работу. После перелома запястья костные фрагменты могут заживать немного по-другому. Повреждение связки приводит к нестабильности сустава. Каждый раз, когда травма меняет способ движения сустава, даже если изменение очень незначительное, силы суставного хряща увеличиваются.Это как машина; если механизм вышел из равновесия, он изнашивается быстрее.
В течение многих лет этот дисбаланс в механике суставов может повредить суставной хрящ. Поскольку суставной хрящ не может излечить себя очень хорошо, повреждение складывается. Наконец, сустав больше не может компенсировать повреждение, и ваше запястье начинает болеть.
Сопутствующий документ: Руководство пациента по повреждению связок запястья
Симптомы
Какие проблемы вызывает артрит запястья?
Боль является основным симптомом остеоартрита любого сустава.Сначала боль приходит только от активности. В большинстве случаев боль уменьшается во время выполнения упражнения, но после прекращения действия боль и ригидность увеличиваются. Когда состояние ухудшается, вы можете чувствовать боль, даже когда отдыхаете. Боль может мешать сну.
Запястные суставы могут быть опухшими. Ваше запястье может наполниться жидкостью и чувствовать себя плотно, особенно после использования. Когда весь суставной хрящ стерт с поверхности сустава, вы можете заметить скрип при движении вашего запястья.Врачи называют этот скрип крепитацией .
Остеоартрит в конечном итоге влияет на движение запястья. Запястье становится жестким. Определенные движения становятся болезненными. Возможно, вы не сможете доверять суставу, когда поднимаете предметы в определенных положениях. Это потому, что болевой рефлекс замораживает мышцы, когда сустав находится в положении, которое вызывает боль. Это происходит без предупреждения, и вы можете бросить все, что у вас на руках.
Диагноз
Какие анализы будет делать мой врач?
Диагноз остеоартрита запястья начинается с истории болезни.Ваш врач задаст вопросы о вашей боли, о том, как она влияет на вашу повседневную жизнь, и были ли у кого-либо из членов вашей семьи аналогичные проблемы. Особенно важно сообщить своему врачу подробности любых травм запястья, которые у вас были, даже если они произошли много лет назад.
Затем ваш врач осмотрит ваш сустав запястья и, возможно, другие суставы вашего тела. Может быть больно, когда ваш врач двигается или прощупывает воспаленное запястье. Но важно, чтобы ваш врач видел, как движется ваше запястье, как оно выровнено и где именно оно болит.
Вероятно, вам понадобится рентген. Рентген обычно является лучшим способом увидеть, что происходит с вашими костями. Рентген может помочь вашему врачу оценить повреждения и проследить, как ваш сустав меняется с течением времени. Рентген также может помочь вашему врачу оценить, сколько осталось суставного хряща.
Ваш врач может назначить анализ крови, если есть какие-либо вопросы о причине вашего артрита. Анализы крови могут показать некоторые системные заболевания, такие как ревматоидный артрит.
Лечение
Что можно сделать, чтобы избавиться от боли?
Нехирургическое лечение
Почти во всех случаях врачи сначала пробуют нехирургическое лечение.Операция обычно не рассматривается, пока не стало невозможно контролировать ваши симптомы.
Цель нехирургического лечения – помочь вам справиться с болью и использовать запястье, не причиняя больше вреда. Ваш доктор может порекомендовать нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен, чтобы помочь контролировать отек и боль. Другие методы лечения, такие как нагревание, также могут быть использованы для контроля вашей боли.
Реабилитационные услуги, такие как физиотерапия и трудотерапия, играют решающую роль в плане лечения артрита лучезапястного сустава.Главная цель терапии – помочь вам научиться контролировать симптомы и максимально улучшить здоровье вашего запястья. Вы узнаете, как успокоить боль и симптомы. Вы можете использовать отдых, тепло или тематические трения.
Специальная скобка может помочь поддержать запястье и уменьшить вашу боль во время деятельности. Упражнения с диапазоном движения и растяжкой могут улучшить движение запястья. Укрепляющие упражнения для рук и кистей помогают закрепить запястье и защитить сустав от ударов и стресса. Ваш терапевт даст вам советы о том, как выполнять ваши задачи с меньшими нагрузками на сустав.
Чтобы избавиться от боли, вам также может потребоваться ограничить свою деятельность. Возможно, вам даже потребуется сменить работу, если ваша работа требует тяжелых повторяющихся движений рукой и запястьем.
Инъекция кортизона (мощный противовоспалительный препарат) в сустав может дать временное облегчение. Это может очень эффективно облегчить боль и отек. Его эффекты носят временный характер, обычно длятся от нескольких недель до месяцев. Существует небольшой риск заражения любой инъекцией в сустав, и инъекции кортизона не являются исключением.
Соответствующий документ: Руководство для пациентов по инъекциям суставов при артрите
Хирургия
Если боль становится неуправляемой, вам, возможно, придется подумать об операции. Не существует единой операции при артрите запястья. Запястье является сложным, и многие различные травмы могут привести к артриту. В результате существует много возможных хирургических процедур для лечения болезненного сустава запястья. Какой из них вам подходит, зависит от вашей основной проблемы, от того, какая часть запястного сустава задействована, и от того, как вам нужно использовать свое запястье.
В некоторых случаях люди с артритом запястья уже перенесли операцию на запястье после ранней травмы. Эта прошедшая операция могла восстановить сломанные кости или сшить разорванные связки. По крайней мере, операция могла помочь отсрочить остеоартрит в запястье. Предыдущая операция может быть фактором, определяющим, какая процедура лучше для вас.
Если артрит включает только одну или две маленькие запястные кости запястья, вы можете пройти специальную процедуру, которая фокусируется только на этих костях.Если у вас прогрессирующий остеоартроз, который поражает большую часть запястья, ваш врач, вероятно, порекомендует запястье слияния или искусственный сустав запястья.
Когда сустав запястья становится настолько болезненным, что трудно захватить или сдвинуть запястье, ваш врач может порекомендовать закрепить сустав запястья. Слияние запястья иногда называют артродезом запястья . Цель слияния запястья – заставить радиусную кость в предплечье срастаться или срастаться в одну длинную кость с запястными костями запястья и пястными костями кисти.Сращивание запястья – сложная операция. Слияние большинства других суставов включает только две или три кости. Слияние запястья включает в себя 12 или 13 костей, чтобы расти вместе. Но слияние запястья, как правило, помогает облегчить боль в запястье.
Связанный документ: Руководство для пациента по слиянию запястий
Слияние запястий избавляет от боли в запястье и восстанавливает силу, но это не лучший выбор для тех, кому нужно более свободно перемещать запястье. Пациенты с артритом на обоих запястьях обычно не получают два слияния запястья.Это очень затруднит выполнение повседневных дел, таких как поворот дверных ручек и соблюдение основных правил гигиены.
Пациенты, у которых есть артрит запястья из-за системных заболеваний, таких как ревматоидный артрит, гораздо чаще имеют артрит в обоих запястьях. Эти пациенты, вероятно, не нуждаются в силе запястья так, как хороший диапазон движения. Они, вероятно, выиграют как минимум от одной замены лучезапястного сустава. В некоторых случаях хирурги сливают одно запястье для силы и заменяют другое запястье искусственным суставом для движения.
Сопутствующий документ: Руководство пациента по замене запястья искусственным суставом
Реабилитация
Чего следует ожидать после лечения?
Нехирургическая реабилитация
Если вам не требуется хирургическое вмешательство, вы, вероятно, будете работать с физиотерапевтом или специалистом по трудотерапии. Упражнения с диапазоном движений для запястья следует начинать, когда боль ослабевает. Программа укрепления следует. В конце концов вы будете делать силовые упражнения для руки и кисти. Ловкость и тонкая двигательная гимнастика используются для плавного движения руки.Вам дадут советы о том, как контролировать свои симптомы. Вы, вероятно, перейдете на домашнюю программу в течение четырех-шести недель.
После операции
Ваша рука и запястье будут перевязаны хорошо набитой повязкой и шиной для поддержки после операции. Сеансы физической или трудотерапии могут потребоваться до трех месяцев после операции. Первые несколько сеансов лечения будут направлены на контроль боли и отека после операции. Затем вы начнете выполнять упражнения, которые помогут укрепить и стабилизировать мышцы вокруг запястного сустава.Вы будете делать другие упражнения для улучшения тонкой моторики и ловкости рук. Ваш терапевт даст вам советы о том, как выполнять свою деятельность, не напрягая запястье.
Артрит запястья – OrthoInfo
Нет никакого лечения от артрита, но есть ряд методов лечения, которые могут помочь уменьшить частоту ваших симптомов и облегчить боль и потерю функции, которые это может вызвать.
Безоперационное лечение
Как правило, начальное лечение артрита носит нехирургический характер и помогает минимизировать ваши симптомы.
Варианты нехирургического лечения могут включать в себя:
- Модификация деятельности. Ограничение или прекращение действий, которые усиливают вашу боль, – это первый шаг к облегчению симптомов.
- Иммобилизация. Короткое ношение запястья помогает поддерживать сустав и снимает стресс, возникающий при его частом использовании и занятиях.
- Лекарства. Нестероидные противовоспалительные препараты (НПВП), такие как аспирин, напроксен и ибупрофен, могут помочь уменьшить боль и отек. Местные НПВП можно наносить непосредственно на кожу в области сустава.
- Упражнение. Специальные упражнения помогут улучшить диапазон движений и функции вашего запястья. Ваш врач или физиотерапевт может помочь разработать программу упражнений, которая отвечает вашим конкретным потребностям.
- Стероидная инъекция. Кортизон является мощным противовоспалительным средством, которое можно вводить в сустав с артритом. Хотя инъекция кортизона может обеспечить облегчение и уменьшить воспаление, последствия могут быть временными.
- Другие методы лечения. Это может включать использование «контрастных впитываний» теплой и холодной воды, чтобы помочь уменьшить отек.
Если ваши симптомы ревматоидного артрита недостаточно контролируются вышеуказанными методами лечения, ваш врач может назначить дополнительные лекарства. Эти препараты – так называемые модифицирующие болезнь противоревматические препараты (DMARD) – предназначены для предотвращения воздействия иммунной системы на суставы.
Как и все лекарства, DMARD имеют как риски, так и преимущества. Ваше использование DMARD будет направлено ревматологом.
Хирургическое лечение
Если нехирургическое лечение не облегчает вашу боль и артрит значительно повлиял на качество вашей жизни, ваш врач может порекомендовать операцию.
Цель операции – облегчить боль при сохранении или улучшении функции руки. Как правило, это делается путем минимизации или устранения контакта кости с костью. Существует ряд процедур при артрите запястья. Ваш врач поговорит с вами о том, какая процедура лучше всего подойдет в вашем случае.
Карпэктомия проксимального ряда. В ходе этой процедуры ваш врач удаляет три запястные кости в ряду костей, ближайшем к предплечью. Процедура предназначена для уменьшения вашей боли при сохранении некоторых движений запястья.
Fusion. Если источником боли является движение, врач может порекомендовать вам слияние. Fusion – это, по сути, «сварочный» процесс. Основная идея состоит в том, чтобы соединить кости так, чтобы они зажили в одну твердую кость. Теория слияния заключается в том, что если болезненные кости не двигаются, они не должны болеть.
Во время процедуры врач удаляет поврежденный хрящ, а затем использует штифты, пластины или винты, чтобы удерживать сустав в постоянном положении. Со временем кости срастаются или растут вместе – подобно тому, как сломанные концы кости заживают вместе.
В некоторых случаях ваш врач может выполнить частичное слияние, при котором только некоторые запястные кости слиты вместе. Это касается поврежденных суставных поверхностей, но оставляет здоровые суставы нетронутыми, чтобы сохранить некоторые движения запястья.
Однако если у вас обширный артрит, может потребоваться полное слияние запястья. В этой процедуре все кости запястья сливаются вместе с радиусом (одна из костей в предплечье). Хотя все движения запястья исключаются при полном слиянии, вращение предплечья и движение пальца / большого пальца обычно сохраняются.
Полная замена запястья (артропластика). При полной замене запястья ваш врач удаляет поврежденный хрящ и кость в запястье, а затем устанавливает новые металлические или пластиковые поверхности сустава, чтобы восстановить функцию сустава.Замена сустава запястья уменьшает боль при артрите, позволяя больше движения запястья, чем слияние.
,| Другие имена | Остеоартроз запястья |
|---|---|
 | |
| Специальность | Ортопедическая |
Остеоартрит запястья представляет собой группу механических нарушений, приводящих к разрушению суставов, которые могут произойти в запястье. Эти нарушения включают дегенерацию хряща и гипертрофические изменения кости, которые могут привести к боли, опуханию и потере функции.Артроз запястья – одно из самых распространенных состояний, наблюдаемых у хирургов. [1] [2]
Остеоартроз запястья может быть идиопатическим, но чаще всего он рассматривается как посттравматическое состояние. [1] [3] Существуют различные виды посттравматического остеоартрита. Расширенный развал скафолуната (SLAC) является наиболее распространенной формой, за которым следует расширенный развал без скафоидного соединения ( SNAC ). [4] Другие посттравматические причины, такие как внутрисуставные переломы дистального радиуса или локтевой кости, также могут приводить к остеоартриту запястья, но встречаются реже.
Энциклопедия YouTube
1/4
Просмотров:12 020
1 492
781
931
✪ Основы запястья и сухожилия – важно знать, если вы хотите исправить
Options Варианты лечения запястного артрита
✪ О артрите кисти и запястья
✪ AHC – Остеоартрит Программы коленного сустава
Содержание
Типы

Скафолунат расширенный коллапс
SLAC и SNAC – это две модели остеоартрита запястья, которые следуют предсказуемым схемам в зависимости от типа основного повреждения.SLAC вызван разрывом скафолунатной связки, а SNAC вызван переломом скафоида, который не заживает и вследствие этого будет развиваться при несращенном переломе. SLAC встречается чаще, чем SNAC; У 55% пациентов с остеоартрозом запястья есть запястье SLAC. [4]
SLAC
Прогрессирующий коллапс скафолуната (SLAC) – это предсказуемый паттерн остеоартрита запястья, возникающий в результате нелеченной давней нестабильности скафолуната, которая, в свою очередь, является вторичной по отношению к разрыву связки скафолуната. [5] Основным типом такого смещения является нестабильность дорсального интеркалированного сегмента (DISI), при которой лунный угол отклоняется к задней стороне кисти. [3] [6]
SNAC

Скаффоид несращенный расширенный коллапс
Несостоятельные переломы ладьевидной кости изменяют форму ладьевидной кости, что приводит к аномальной кинематике сустава. Из-за недостаточной стабильности искаженного скафоида может быть разработан DISI. [3] [6] Скафоидный несоюзный Расширенный коллапс (SNAC) – паттерн остеоартроза, который в конечном итоге развивается в результате этого процесса.
Этапы
Посттравматический остеоартрит можно разделить на четыре стадии. [1] [7] Эти этапы одинаковы для запястий SLAC и SNAC. Каждый этап имеет свое отношение.
- Стадия I: остеоартроз локализуется только в дистальном отделе щитовидной железы и лучевом стилоиде.
- Стадия II: остеоартроз локализуется во всем лучезапястном суставе.
- Стадия III: остеоартрит локализуется во всем лучезапястном суставе с вовлечением капитолунатного сустава.
- Стадия IV: остеоартроз локализуется во всем лучезапястном суставе и в межреберных суставах. Это может также включать дистальный радио-локтевой сустав (DRUJ).
Признаки и симптомы
Наиболее распространенным начальным симптомом остеоартрита запястья является боль в суставах. [8] [9] Боль вызывается активностью и усиливается, когда есть активность после отдыха.Другие признаки и симптомы, как и в случае любого сустава, пораженного остеоартритом, включают:
Эти симптомы могут привести к потере функции и снижению ежедневной активности. [8]
Механизм


Анатомия запястья
Чтобы понять причину посттравматического остеоартрита запястья, важно знать и понимать анатомию запястья. Рука подразделяется на три части:
Запястье состоит из восьми маленьких кистевых костей.Каждая из этих кистевых костей имеет разный размер и форму. Они способствуют стабильности запястья и расположены в два ряда, каждый из которых состоит из четырех костей.
Проксимальный ряд
От латерального к медиальному и при взгляде спереди проксимальный ряд образован:
Дистальный ряд
От латеральной к медиальной и при осмотре спереди дистальный ряд образован:
Диагноз
Остеоартроз запястья является преимущественно клиническим диагнозом и, таким образом, в основном основан на истории болезни пациентов, физикальном обследовании и рентгеновских лучах запястья. [3]
История болезни
История болезни пациента должна включать возраст, преобладание рук, род занятий и, самое главное, оценку недавних травм рук. [8]
Физическое обследование
При осмотре часто обнаруживаются болезненность в лучезапястном суставе (при пальпации или во время движения радиосфоидного сустава), дорсальная радиальная опухоль и нестабильность лучезапястного сустава. [3] Обратите внимание, что люди могут сказать, что им трудно вставать со стула, когда на руки оказывается давление, толкая их за поручни.Молодые люди могут жаловаться на то, что они больше не могут делать отжимания из-за болезненной руки.
Существует ряд тестов и действий, которые можно выполнить, если у пациента подозревается остеоартрит, вызванный SLAC или SNAC.
SLAC:
испытаний:
SNAC:
Рентгеновские лучи
Остеоартроз между лучевой костью и запястьями обозначен как пространство между лучезапястными суставами размером менее 2 мм. [10]
SLAC
Поскольку SLAC возникает в результате разрыва скафолунатной связки, между двумя костями имеется большее пространство, также известное как знак Терри Томаса. Остеоартроз и пространство более 3 мм является подозрительным, а пространство более 5 мм является доказанной патологией SLAC. [11] Нестабильность лопаточной кости из-за разрыва связки может быть статической или динамичной. [12] Когда рентгеновский снимок является диагностическим и имеется убедительный признак Терри Томаса, это статическая нестабильность скафоида.Когда скафоид становится нестабильным либо пациентом, либо манипулированием лечащим врачом, это динамическая нестабильность. [12]
SNAC
Чтобы диагностировать запястье SNAC, вам необходим рентгеновский снимок PA PA и рентгеновский снимок бокового обзора. Как и в SLAC, рентгеновский снимок бокового обзора выполняется для определения наличия DISI. [13] Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) редко используются для диагностики остеоартрита запястья SNAC или SLAC, потому что нет никакой дополнительной ценности. [8] Кроме того, эти методы намного дороже, чем стандартная рентгенография. КТ или МРТ можно использовать, если есть серьезные подозрения на другую патологию или заболевание. [8]
Лечение
Посттравматический остеоартрит запястья можно лечить консервативно или с помощью хирургического вмешательства. У многих пациентов достаточно консервативного (нехирургического) подхода. Поскольку остеоартроз прогрессирует и симптомы могут ухудшаться, хирургическое лечение рекомендуется на любой стадии. [1] [2] [3] [7]
Стадия I
Для I стадии, как правило, достаточно хирургического лечения. Этот тип терапии включает в себя использование иммобилизации в виде шины или гипса, инъекции кортикостероида в суставы, вызывающие боль, и использование системного нестероидного противовоспалительного препарата для уменьшения боли и улучшения функционального использования пораженного сустава. Тем не менее, количество боли, которое может быть подавлено нехирургической терапией, ограничено, и с прогрессированием остеоартроза запястья хирургическое лечение неизбежно. [14]
На первом этапе хирургическое лечение часто состоит из неврэктомии заднего межкостного нерва и часто сочетается с другими процедурами. В случае SLAC скафолунатная связка может быть реконструирована в сочетании с радиальной стилоидэктомией, при которой радиальный стилоид хирургическим путем удаляется из дистального радиуса. В случае SNAC скафоид может быть реконструирован путем фиксации скафоида с помощью винта или путем установки костного трансплантата (процедура Матти-Русе) для увеличения стабильности скафоида. [14]

Четырехсторонний артродез
Стадия II
При лечении остеоартрита запястья II существует два варианта лечения, которые оказались наиболее успешными. Первый вариант лечения – карпэктомия проксимального ряда. При этом хирургическом вмешательстве удаляется проксимальный ряд костей запястья (лопаточная, лунная, трехклеточная, мочеобразная). [15] Важно, чтобы связка радиосапокапитата оставалась нетронутой, потому что, если связка не сохранилась, капитная кость переместится на локтевую сторону запястья и отойдет от дистального радиуса. [1] [16] Однако новообразованный сустав между капитой и лунной ямкой дистального радиуса не такой конгруэнтный, как прежний сустав скафоид-лунного радиуса, однако [17] [18] результаты карпэктомии проксимального ряда в целом превосходны. [18] [19] [20] Пациентам старше 40 лет предпочтительна карпэктомия проксимального ряда, потому что у этих пациентов есть небольшая вероятность развития остеоартрита в новом сформированном капитно-лучевом суставе в течение их оставшейся жизни. [7] [21]
Пациенты моложе 40 лет имеют большие шансы на развитие остеоартрита в лучевом суставе. Этим пациентам дольше жить, поэтому несоответствие сустава будет существовать дольше. Таким образом, в этой популяции пациентов четырехсторонний артродез является лечением первого выбора. [7] В этой процедуре капит, лунат, гамат и трикетрум объединяются, и скафоид иссекается. [1] [15] Перед выполнением артродеза лунат должен быть выведен из положения DISI. [15] Поскольку радиолунатный сустав обычно сохраняется на запястьях SLAC и SNAC стадии II, этот сустав может быть единственным оставшимся суставом проксимального запястья. Обе процедуры часто сочетаются с денервацией запястья, как описано в тексте первого этапа лечения.
Стадия III
Единственным вариантом лечения остеоартрита запястья III является артродез с четырьмя углами, как описано выше на стадии II. Карпэктомия проксимального ряда не возможна, потому что у пациентов III стадии на капитате уже развивается остеоартрит.Таким образом, эта процедура просто приведет к новому болезненному суставу.
Стадия IV
На этом этапе есть два варианта хирургического лечения; тотальная артропластика запястья и тотальный артродез запястья. Тотальный артродез запястья стал стандартным хирургическим лечением для пациентов с остеоартрозом запястья IV стадии. Во время этой процедуры кости запястья сливаются воедино и затем прикрепляются к дистальному радиусу. [15] Пациенты, которые все еще хотят выполнять тяжелую работу, получают большую часть этого хирургического подхода, [22] , потому что после операции и восстановления это все еще возможно.Тем не менее, дуга движения чрезвычайно уменьшается при этом типе хирургии.
Наилучшим вариантом для тех, кто желает провести щадящую процедуру, является тотальная артропластика запястья. Однако следует избегать ударных нагрузок, не следует поднимать предмет весом более 4,5 кг. [23] Итак, этот хирургический подход имеет ограничения послеоперационной активности. Тем не менее, пациенты с тотальным артродезом запястья с одной стороны и тотальной артропластикой запястья с другой, предпочитают тотальную артропластику запястья. a b c d e f Weiss, K Роднер С.М. (май – июнь 2007 г.). «Артроз запястья, обзорная статья». Журнал хирургии кисти . 32A (5): 725–46. DOI: 10.1016 / j.jhsa.2007.02.003. PMID 17482013.
 Последний раз эта страница редактировалась 19 марта 2020 года в 21:18.
,
Последний раз эта страница редактировалась 19 марта 2020 года в 21:18.
,Артроз запястного сустава
Перелом запястья
 Страница 1 из 6 Перелом ладьевидной кости запястья Врачи обычно диагностируют вывих запястья после того, как пациент упал на вытянутую руку. Однако, если боль и отек не проходят, врачи начинают подозревать
Страница 1 из 6 Перелом ладьевидной кости запястья Врачи обычно диагностируют вывих запястья после того, как пациент упал на вытянутую руку. Однако, если боль и отек не проходят, врачи начинают подозревать
Базальный сустав артрит
 Базальный суставной артрит Что такое базальный суставной артрит? Артрит – это заболевание, которое вызывает воспаление и скованность в суставах.Он часто поражает сустав у основания большого пальца, называемый базальным суставом.
Базальный суставной артрит Что такое базальный суставной артрит? Артрит – это заболевание, которое вызывает воспаление и скованность в суставах.Он часто поражает сустав у основания большого пальца, называемый базальным суставом.
Травмы локтя и расстройства
 Травмы локтя и нарушения Введение Ваш локтевой сустав состоит из кости, хряща, связок и жидкости. Мышцы и сухожилия помогают движению локтевого сустава. Есть много травм и расстройств, которые
Травмы локтя и нарушения Введение Ваш локтевой сустав состоит из кости, хряща, связок и жидкости. Мышцы и сухожилия помогают движению локтевого сустава. Есть много травм и расстройств, которые
Замена плечевого сустава
 Замена плечевого сустава Многие люди знают кого-то с искусственным коленным или тазобедренным суставом.Замена плеча менее распространена, но она так же успешна в облегчении боли в суставах. Замена плеча
Замена плечевого сустава Многие люди знают кого-то с искусственным коленным или тазобедренным суставом.Замена плеча менее распространена, но она так же успешна в облегчении боли в суставах. Замена плеча
1 из 6 22.01.2015 10:06
 1 из 6 22.01.2015 10:06 AM 2 из 6 22.01.2015 10:06 На этом поперечном разрезе плечевого гнезда показана типичная разрыв SLAP. Повреждения верхней губы могут быть вызваны острой травмой или повторением
1 из 6 22.01.2015 10:06 AM 2 из 6 22.01.2015 10:06 На этом поперечном разрезе плечевого гнезда показана типичная разрыв SLAP. Повреждения верхней губы могут быть вызваны острой травмой или повторением
Храм Физиотерапия
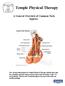 Храмовая физиотерапия Общий обзор распространенных травм шеи Для получения актуальной информации о новостях, связанных с храмовой физиотерапией, и для здорового и безопасного возвращения на работу, спорт и отдых Like Us
Храмовая физиотерапия Общий обзор распространенных травм шеи Для получения актуальной информации о новостях, связанных с храмовой физиотерапией, и для здорового и безопасного возвращения на работу, спорт и отдых Like Us
Руководство по выживанию боли в спине и шее
 Руководство по выживанию боли в спине и шее www.kleinpeterpt.com Захари – 225-658-7751 Батон-Руж – 225-768-7676 Физиотерапия Kleinpeter – Программа по уходу за позвоночником Наконец-то! Проверенная программа оценки и лечения
Руководство по выживанию боли в спине и шее www.kleinpeterpt.com Захари – 225-658-7751 Батон-Руж – 225-768-7676 Физиотерапия Kleinpeter – Программа по уходу за позвоночником Наконец-то! Проверенная программа оценки и лечения
Травмы рук и расстройства
 Травмы рук и нарушения Введение Каждая из ваших рук имеет 27 костей, 15 суставов и около 20 мышц. Есть много общих проблем, которые могут повлиять на ваши руки. Проблемы с руками могут быть вызваны
Травмы рук и нарушения Введение Каждая из ваших рук имеет 27 костей, 15 суставов и около 20 мышц. Есть много общих проблем, которые могут повлиять на ваши руки. Проблемы с руками могут быть вызваны
ВАШЕ РУКОВОДСТВО ПО ПОЛНОЙ ЗАМЕНЕ БЕДРА
 Партнерство для лучшего здравоохранения Партнерство для лучшего здравоохранения ВАШЕ РУКОВОДСТВО ПО ОБЩЕЙ ЗАМЕНЕ БЕДРА PEI Limited M50 Business Park Ballymount Road Upper Ballymount Dublin 12 Тел: 01-419 6900 Факс:
Партнерство для лучшего здравоохранения Партнерство для лучшего здравоохранения ВАШЕ РУКОВОДСТВО ПО ОБЩЕЙ ЗАМЕНЕ БЕДРА PEI Limited M50 Business Park Ballymount Road Upper Ballymount Dublin 12 Тел: 01-419 6900 Факс:
Артрит плеча
 Артрит плеча В 2011 году более 50 миллионов человек в Соединенных Штатах сообщили, что им был поставлен диагноз той или иной формы артрита, согласно Национальному опросу здоровья.
Артрит плеча В 2011 году более 50 миллионов человек в Соединенных Штатах сообщили, что им был поставлен диагноз той или иной формы артрита, согласно Национальному опросу здоровья.
Переломы предплечья у взрослых
 Переломы предплечья у взрослого Ваше предплечье состоит из двух костей: лучевой и локтевой. В большинстве случаев переломов предплечья у взрослых обе кости сломаны. Переломы предплечья могут произойти около запястья на
Переломы предплечья у взрослого Ваше предплечье состоит из двух костей: лучевой и локтевой. В большинстве случаев переломов предплечья у взрослых обе кости сломаны. Переломы предплечья могут произойти около запястья на
Артроскопия кисти и запястья
 Артроскопия кисти и запястья Артроскопия является минимально инвазивной процедурой, при которой небольшая камера вводится через небольшие разрезы в несколько миллиметров каждый вокруг сустава, чтобы непосредственно видеть сустав.
Артроскопия кисти и запястья Артроскопия является минимально инвазивной процедурой, при которой небольшая камера вводится через небольшие разрезы в несколько миллиметров каждый вокруг сустава, чтобы непосредственно видеть сустав.
Подошвенный фасциит. Подошвенная фасция
 Подошвенный фасциит Введение Подошвенный фасциит – это воспаление толстой ткани, соединяющей пяточную кость с пальцами ног. Эта толстая полоса ткани называется подошвенной фасцией. Подошвенный
Подошвенный фасциит Введение Подошвенный фасциит – это воспаление толстой ткани, соединяющей пяточную кость с пальцами ног. Эта толстая полоса ткани называется подошвенной фасцией. Подошвенный
Артрит стопы и голеностопного сустава
 Артрит стопы и голеностопного сустава Артрит – это воспаление одного или нескольких суставов.Это может вызвать боль и скованность в любом суставе в теле, и часто встречается в мелких суставах стопы и голеностопного сустава.
Артрит стопы и голеностопного сустава Артрит – это воспаление одного или нескольких суставов.Это может вызвать боль и скованность в любом суставе в теле, и часто встречается в мелких суставах стопы и голеностопного сустава.
Избавиться от боли в локте
 Избавьтесь от боли в локтях Самостоятельное региональное медицинское учреждение Оптимальный центр жизни 115 Академия Авеню Гринвуд, Южная Каролина 29646 Офис: (864) 725-7088 Самостоятельное региональное медицинское обслуживание Физиотерапия Саванна Лейкс 207 Холидей Роуд
Избавьтесь от боли в локтях Самостоятельное региональное медицинское учреждение Оптимальный центр жизни 115 Академия Авеню Гринвуд, Южная Каролина 29646 Офис: (864) 725-7088 Самостоятельное региональное медицинское обслуживание Физиотерапия Саванна Лейкс 207 Холидей Роуд
АРТРИТ ВВЕДЕНИЕ
 ВВЕДЕНИЕ АРТРИТА Артрит является наиболее распространенным заболеванием, поражающим суставы.Существуют различные формы артрита, но наиболее распространенными из них являются остеоартрит (ОА) и ревматоидный артрит
ВВЕДЕНИЕ АРТРИТА Артрит является наиболее распространенным заболеванием, поражающим суставы.Существуют различные формы артрита, но наиболее распространенными из них являются остеоартрит (ОА) и ревматоидный артрит
Лечение спортивных травм
 Лечение спортивных травм Участие в различных видах спорта весело и полезно для детей и взрослых. Тем не менее, очень важно, что прежде чем участвовать в каком-либо виде спорта, вы должны знать о мерах предосторожности
Лечение спортивных травм Участие в различных видах спорта весело и полезно для детей и взрослых. Тем не менее, очень важно, что прежде чем участвовать в каком-либо виде спорта, вы должны знать о мерах предосторожности
Травмы шеи и расстройства
 Травмы и расстройства шеи Введение Любая часть вашей шеи может быть затронута проблемами шеи.Они влияют на мышцы, кости, суставы, сухожилия, связки или нервы на шее. Есть много общих
Травмы и расстройства шеи Введение Любая часть вашей шеи может быть затронута проблемами шеи.Они влияют на мышцы, кости, суставы, сухожилия, связки или нервы на шее. Есть много общих
Переломы пяточной кости
 Copyright 2010 Американская академия хирургов-ортопедов Переломы пяточной кости (пяточной кости) Переломы пяточной кости, или пяточной кости, могут привести к инвалидности. Чаще всего они возникают во время столкновений при высоких энергиях.
Copyright 2010 Американская академия хирургов-ортопедов Переломы пяточной кости (пяточной кости) Переломы пяточной кости, или пяточной кости, могут привести к инвалидности. Чаще всего они возникают во время столкновений при высоких энергиях.
Артроскопия локтевого сустава.Ключевые моменты
 Информация о пациенте Артроскопия локтевого сустава Эта информация была разработана, чтобы помочь вам получить максимальную пользу и понимание вашей операции. Он включает в себя следующую информацию: Ключевые моменты О
Информация о пациенте Артроскопия локтевого сустава Эта информация была разработана, чтобы помочь вам получить максимальную пользу и понимание вашей операции. Он включает в себя следующую информацию: Ключевые моменты О
Артрит www.patientedu.org
 Автор: Гарвардская медицинская школа Артрит www.patientedu.org Артрит – самое распространенное хроническое заболевание в мире, и оно является основной причиной инвалидности в Соединенных Штатах.Есть более
Автор: Гарвардская медицинская школа Артрит www.patientedu.org Артрит – самое распространенное хроническое заболевание в мире, и оно является основной причиной инвалидности в Соединенных Штатах.Есть более
Руководство для пациентов по хирургии шеи
 Ниже приводится выборка продуктов, предлагаемых Zimmer Spine для использования в процедурах переднего цервикального слияния. Руководство для пациентов по хирургии шеи Передний цервикальный фьюжн Trinica Select с Trinica и
Ниже приводится выборка продуктов, предлагаемых Zimmer Spine для использования в процедурах переднего цервикального слияния. Руководство для пациентов по хирургии шеи Передний цервикальный фьюжн Trinica Select с Trinica и
Что такое бурсит и тендинит?
 Бурсит и тендинит являются распространенными состояниями, которые вызывают отек вокруг мышц и костей.Они чаще всего встречаются в плече, локте, запястье, бедре, колене или лодыжке. Бурса – маленькая, заполненная жидкостью
Бурсит и тендинит являются распространенными состояниями, которые вызывают отек вокруг мышц и костей.Они чаще всего встречаются в плече, локте, запястье, бедре, колене или лодыжке. Бурса – маленькая, заполненная жидкостью
Артроскопия плеча
 Copyright 2011 Американская академия хирургов-ортопедов Артроскопия плеча Артроскопия – это процедура, которую хирурги-ортопеды используют для проверки, диагностики и устранения проблем внутри сустава. Слово
Copyright 2011 Американская академия хирургов-ортопедов Артроскопия плеча Артроскопия – это процедура, которую хирурги-ортопеды используют для проверки, диагностики и устранения проблем внутри сустава. Слово
Слезы ротаторной манжеты.анатомия
 Copyright 2011 Американская академия хирургов-ортопедов Слезы ротаторной манжеты Слеза ротаторной манжеты является распространенной причиной боли и инвалидности среди взрослых. В 2008 году около 2 миллионов человек в Соединенных Штатах
Copyright 2011 Американская академия хирургов-ортопедов Слезы ротаторной манжеты Слеза ротаторной манжеты является распространенной причиной боли и инвалидности среди взрослых. В 2008 году около 2 миллионов человек в Соединенных Штатах
Руководство по лечению боли в колене
 Руководство по лечению боли в колене Выбор медицинской помощи Приблизительно 18 миллионов пациентов ежегодно посещают врача или больницу из-за боли в колене.К счастью, есть много способов успешно лечить боль в колене
Руководство по лечению боли в колене Выбор медицинской помощи Приблизительно 18 миллионов пациентов ежегодно посещают врача или больницу из-за боли в колене.К счастью, есть много способов успешно лечить боль в колене
Полная замена лодыжки
 Общая информация о пациенте при замене голеностопного сустава Информация о пациенте Эта брошюра по обучению пациентов представлена Small Bone Innovations, Inc. Пожалуйста, проконсультируйтесь с врачом
Общая информация о пациенте при замене голеностопного сустава Информация о пациенте Эта брошюра по обучению пациентов представлена Small Bone Innovations, Inc. Пожалуйста, проконсультируйтесь с врачом
Грыжа межпозвонкового диска
 Грыжа межпозвоночного диска Североамериканское общество позвоночника Серия образовательных программ Что такое грыжа межпозвоночного диска Позвоночник, или позвоночник, состоит из ряда связанных костей, называемых позвонками.Позвонки
Грыжа межпозвоночного диска Североамериканское общество позвоночника Серия образовательных программ Что такое грыжа межпозвоночного диска Позвоночник, или позвоночник, состоит из ряда связанных костей, называемых позвонками.Позвонки
Общие травмы в бодибилдинге
 Общие травмы в бодибилдинге Ничто не может замедлить вас, как травмы. Иногда кажется, что только когда вы начинаете прогрессировать в тренировках, вы испытываете ноющую травму, что
Общие травмы в бодибилдинге Ничто не может замедлить вас, как травмы. Иногда кажется, что только когда вы начинаете прогрессировать в тренировках, вы испытываете ноющую травму, что
Совместное принятие решений
 Решение, что делать с остеоартритом коленного сустава. Это краткое решение поможет вам решить, что делать с остеоартритом коленного сустава.Вы можете использовать его самостоятельно или вместе с врачом, чтобы помочь вам
Решение, что делать с остеоартритом коленного сустава. Это краткое решение поможет вам решить, что делать с остеоартритом коленного сустава.Вы можете использовать его самостоятельно или вместе с врачом, чтобы помочь вам
Стеноз позвоночного канала поясничного отдела
 Copyright 2009 Американская академия хирургов-ортопедов Стеноз поясничного отдела позвоночника Почти каждый испытывает боль в пояснице в какой-то момент своей жизни. Частой причиной боли в пояснице является поясничный отдел позвоночника
Copyright 2009 Американская академия хирургов-ортопедов Стеноз поясничного отдела позвоночника Почти каждый испытывает боль в пояснице в какой-то момент своей жизни. Частой причиной боли в пояснице является поясничный отдел позвоночника
Подошвенная фасция выпуска
 Введение подошвенной фасции Введение Подошвенный фасциит является распространенным заболеванием, которое вызывает боль вокруг пятки.Это может быть достаточно серьезным, чтобы повлиять на регулярную деятельность. Если другие методы лечения не увенчались успехом,
Введение подошвенной фасции Введение Подошвенный фасциит является распространенным заболеванием, которое вызывает боль вокруг пятки.Это может быть достаточно серьезным, чтобы повлиять на регулярную деятельность. Если другие методы лечения не увенчались успехом,
Информация о ревматоидном артрите
 Информация о ревматоидном артрите Содержание О ревматоидном артрите 1 Определение 1 Признаки и симптомы 1 Причины 1 Факторы риска 1 Тест и диагностика 2 Варианты лечения 2 Образ жизни 3 Ссылки
Информация о ревматоидном артрите Содержание О ревматоидном артрите 1 Определение 1 Признаки и симптомы 1 Причины 1 Факторы риска 1 Тест и диагностика 2 Варианты лечения 2 Образ жизни 3 Ссылки
Эндоскопическая подошвенная фасциотомия
 Эндоскопическая подошвенная фасциотомия Введение Подошвенный фасциит является распространенным заболеванием, которое вызывает боль, сосредоточенную вокруг пятки.Это может быть достаточно серьезным, чтобы повлиять на регулярную деятельность. Медицинские работники
Эндоскопическая подошвенная фасциотомия Введение Подошвенный фасциит является распространенным заболеванием, которое вызывает боль, сосредоточенную вокруг пятки.Это может быть достаточно серьезным, чтобы повлиять на регулярную деятельность. Медицинские работники
Артроз лодыжки
 1 Что такое остеоартроз голеностопного сустава? Голеностопный сустав образован верхней костью в передней части стопы (таранная кость) и костями ноги (голень и малоберцовая кость). Лодыжка состоит из шарнира, который
1 Что такое остеоартроз голеностопного сустава? Голеностопный сустав образован верхней костью в передней части стопы (таранная кость) и костями ноги (голень и малоберцовая кость). Лодыжка состоит из шарнира, который
Между пальцами ног нарост: Между пальцами ног болезненное образование
Наросты между пальцами ног
Развиваясь, межпальцевая мозоль растет, затрагивает окружные ткани, болит и составляет дискомфорт. Неправильная обувь, несоблюдения гигиены ног — основные причины появления загрубевших образований. При возникновении бугорка с жидкостью стоит сразу его лечить, дабы не усугубить проблему. Помочь и проконсультировать может дерматолог или косметолог. Удалить мозоль возможно с помощью народных методов, аптечных синтетических препаратов или специальных процедур по удалению. Профилактика обезопасит от появления неприятного недуга.
Распространенной причиной появления мозолей между пальцами ног является неверно подобранная либо некачественная обувь. Таким образом, кожа реагирует на дискомфорт, возникающий за счет механического влияния. Основные причины:
Нарост между пальцами выглядит как белый пузырек над кожей. Различают:
Мягкое образование на мизинце — быстрая реакция на трение кожных поверхностей (двух пальцев между собой). Избавление от такого нароста — удаления отслаивающейся кожи. Напоминает водянку (внутри находится жидкость). Стоит аккуратно отнестись к мягкой мозоли, заклеить ее пластырем во избежание загрязнения и занесения бактерий.
Если мокрый нарост не удалять и игнорировать очаг, и причину его возникновения — осуществляется переход в сухую. Такие образования на ногах плотные и глубокие. Находятся они в местах максимального трения подушечек ног с обувью. Такое образование болит при движении. Проводить удаление в таких случаях лучше у дерматолога или в косметическом салоне. Следующая стадия и вид — стрежневой мозоль. Плотная структура с отверстием внутри небольшого диаметра. Проникают глубоко в ткани и удаление таких образований проводят поэтапно, с применением специальной аппаратуры. Основная задача процедуры — изъять корень врастающего мозоля. Это позволит провести полное удаление.
Лучше начинать лечение мозолей на ногах между пальцами на самых ранних стадиях, дабы исключить осложнения и увеличение площади поражённого участка. Вернуться к оглавлению
Устранение нужно начинать с момента, когда он только появился. Мокрая мозоль легче всего поддается устранению без специальных навыков и аппаратуры. Загрубевшую мозоль удаляется в медицинских учреждениях или косметических салонах. При самолечении можно занести инфекцию при удалении слоев кожи либо в процессе выздоровления, что повлечет за собой еще большие проблемы. Мягкий нарост, без стержня можно устранять самостоятельно, предварительно продезинфицировав кожу стопы. При использовании аптечных препаратов нужно быть внимательным к составу медикамента и предварительно проконсультироваться с дерматологом об эффективности и возможности их употребления. Курс зависит от состояния кожи ноги, здоровья пациента, степени распространения мозоля и применяемой методики лечения.
Мази применимые излечивающие уплотнение обладают противовоспалительным, обеззараживающим и антибактериальным свойством. Основной компонент — салициловая кислота, которая ускоряет облущивание огрубевшего эпидермиса. Применяют и специальные пластыри, одеваемые на пальцы ног с мозолей. Дополнительными компонентами таких средств выступают травы, что способствуют восстановлению кожного покрова и быстрейшего его заживания. К популярным пластырям относятся «Эньцы», «Салипод», «Витаон». Мази и кремы, зарекомендовавшие себя среди потребителей: «Антимазолин мазь», крем «Немозоль», «Хранитель». До применения нужно очистить кожу ноги, размягчить ее с помощью теплой ванночки.
Борьба народными методами основывается на применении компрессов, мазей, приготовленных на натуральных компонентах. Результативность таких методик ставится под сомнения медициной, но вреда организму не наносит. Популярными средствами в борьбе с мозолями, особенно сухими, являются ванночки для ног с добавлением ромашки и календулы, которые обладают противовоспалительным и заживляющим эффектом.
Гигиена и качественная одежда и обувь – главные факторы, предотвращающие рост мозолей на ногах.- соблюдение чистоты ног;
- ношение обуви, носков и колгот с натуральных материалов;
- проводить своевременный пилинг стопы;
- чередовать высокий каблук с плоской платформой;
- повседневную обувь выбирать на твердой подошве;
- следить за весом тела;
- выбирать обувь только по размеру;
- поддерживать иммунную систему;
- следить за питанием и не допускать авитаминоза.
Несоблюдение правил гигиены ― причина появления бактерий и грибка на стопе, что травмируют кожу, на которой впоследствии появляются проблемы. При возникновении мягкой мозоли стоит сразу произвести процесс ее лечения, а не ожидать покуда ситуация усугубится, что приведет к развитию и росту стержня. При выборе методики нужно обратиться к специалисту с медицинским образованием (дерматолог, косметолог).
Наросты на пальцах ног

Уплотнения, образования и прочие наросты на пальцах ног могут появиться в любое время. Если зимой и в межсезонье они практически не видны, то летом ситуация иная. В жаркое время эта проблема становится еще и косметической. Что могут представлять собой наросты на пальцах ног, и как от них избавиться?
Наросты могут представлять собой проблему кожных покровов, а также появляться вследствие заболеваний опорно-двигательного аппарата или других заболеваний, чаще всего связанных с обменом веществ. Очень важно правильно и своевременно диагностировать образования. Сделать это правильно может только специалист.
Одни и те же причины могут иметь разные виды (так, например, можно сказать о бородавках). И уж тем более нельзя назначать себе препараты и проводить процедуры, не прописанные врачом, особенно когда дело касается ребенка.
Вальгусная деформация стопы
По сути, это даже не нарост, а выпячивание большого пальца, или нарушение анатомии ступни. Иными словами, это приобретенная деформация скелета. По каким причинам появляется это заболевание? Это может быть:
- Тесная, неудобная обувь. При длительном нахождении стопы в неудобном для нее положении кости начинают смещаться так, что приобретают очертания, по форме схожие с обувной парой.
- Повышенная нагрузка. Чаще всего речь идет о спортсменах. К группе риска относят лиц, профессионально поднимающих тяжести (бодибилдинг, тяжелая атлетика) или имеющих длительную активность на ногах (танцоры, футболисты). Повышенная нагрузка на передний участок стопы имеется и у тех женщин, которые предпочитают ходить на высоких каблуках. К таким последствиям приводит обувная пара, если каблук свыше 5 см.
Для исправления ситуации в первую очередь нужно устранить источник, причину такого состояния. Конечно, забросить профессиональные тренировки мало кто решится, но можно временно ограничить нагрузку. Если все дело в обуви, то нужно заменить ее на анатомически правильную. Кстати, совершенно необязательно покупать обувь в специализированных магазинах, ведь там она стоит немалых денег.
Достаточно приобрести специальные корректоры. Они могут быть выполнены из пластика или силикона, их вставляют в обувь с внутренней стороны. Такие корректоры фиксируют палец в правильном положении и равномерно распределяют нагрузку. Носить их следует длительно, несколько месяцев.
Со временем свод стопы будет приобретать прежние правильные очертания. Скорее всего, пациенту будет прописан курс противовоспалительных или обезболивающих средств, поскольку вальгусная деформация стопы обычно сочетается с другими заболеваниями (бурсит, артроз и т. д.).
Мягкая фиброма
Это относительно редкая причина появления наростов на стопе. Это уплотнение довольно мягкое. По своей форме оно напоминает грибок: тонкая ножка и толстая крупная шляпка. Его структура в основном состоит из жировых клеток. Если это образование делится на дольки, говорят о кожном полипе. Терапия фибромы – хирургическая, поверхностная. От таких полипов очень легко избавляются при помощи электрокоагуляции или лазера.
Дерматофиброма
Это образование, в отличие от предыдущего, имеет твердую структуру. Нередко появляется сверху пальцев, на тыльной стороне. Чтобы диагностировать ее самостоятельно, достаточно попытаться собрать в этом месте участок кожи. При наличии дерматофибромы кожа втянется внутрь в складку.
В нормальном состоянии этот участок кожи имеет более темный красноватый оттенок. Если дерматофиброма вырастает до больших размеров, то по центру можно четко увидеть бугорок, более твердый по структуре, чем все образование.
Причины появления дерматофибромы:
- укус насекомых;
- несвоевременно вскрывшиеся фурункулы;
- попадание посторонних инородных предметов в толщу кожных покровов.
Ее главная опасность заключается в том, что она имеет способность перерождаться в дерматофибросаркому, а это онкологический диагноз со всеми вытекающими. Ну и, конечно, она причиняет немало неудобств человеку, мешая ему вести нормальную активную жизнь. Лечить дерматофибросаркому в домашних условиях практически невозможно.
Бородавки
Эти доброкачественные образования появляются на пальцах ног достаточно часто, но в основном у тех лиц, кто имеет ослабленный иммунитет. Выглядят они как мозоли, но внутри они твердые. И также у бородавок сверху можно заметить темные точки, это отмершие кровеносные сосуды. Бородавки не столь безобидны, как кажутся. Это непросто косметический недостаток, который мешает человеку надевать открытую обувь.
Бородавки причиняют сильную боль при ходьбе, если между кожными покровами и обувью происходит трение. В области же пальцев это происходит крайне часто. Особенно часто это можно наблюдать, если образование расположено под большим или вторым пальцем. У человека меняется походка, и он интуитивно старается смещать часть нагрузку на другие участки ступни.
Потение, повышенная температура лишь усугубляют ситуацию и помогают в активизации вируса папилломы человека, который и стал источником такого образования на пальцах ног. Боль, дискомфорт во время ходьбы приводит к изменению походки у человека, а это серьезный повод для немедленного обращения к врачу.
Кроме того, постоянное трение об этот нарост приводит к микротравмам кожных покровов, и эпидермис становится уязвленным, более проницаемым для множества патогенов из внешней среды. Помимо бородавок, человек в скором времени может столкнуться с грибками, стрептодермией. Если бородавка появилась около ногтя, в зоне его основания, то она может повлиять на размер и форму ногтя, повлиять на скорость его роста.
Лечат бородавки в специализированном косметологическом кабинете. Можно выбрать метод криодеструкции, волновую методику или лазер. В отдельных случаях, если позволяет расположение бородавки, ее удаляют хирургическим способом. Сложность заключается в том, что нужно полностью удалить частички нароста из кожи. В противном случае через какое-то время бородавка вырастет вновь.
Есть и народные способы удаления бородавок, которые отличаются не меньшей эффективностью. Самый популярный способ – периодически мазать этот участок свежим соком чистотела. Сок должен высохнуть самостоятельно. Спустя две недели такой терапии бородавка высохнет и начнет отпадать. Можно также использовать уксус. Для этих целей подойдет как обычный, так и яблочный уксус.
Нужно смочить ватную палочку в уксусе и протереть ею бородавку. Лить уксус непосредственно на образование нельзя! Это может привести к ожогу кожи. Чтобы предотвратить разрастание бородавок, нелишним будет пройти курс противовирусных препаратов, но назначать их должен только терапевт. Вылечить бородавки полностью удается не всегда. Важно следить за иммунитетом, ведь только так можно предотвратить активизацию вируса.
Бородавка между пальцев ног: как выглядит и как избавиться
Новообразования могут появиться на любой части тела, бородавка между пальцев ног – тоже довольно распространенное явление. Такая локализация затрудняет терапию, а также в некоторых случаях может препятствовать нормальным движениям и создавать дискомфорт. Поэтому лечить такие наросты необходимо своевременно.
Виды и причины появления бородавок

Вирус папилломы человека активизируется и провоцирует рост бородавок при снижении иммунитета
Бородавки на ступнях и конечностях могут быть следующих видов:
- Подошвенные. Локализуются чаще всего у основания ноги. Когда такие образования начинают разрастаться, они доставляют серьезный дискомфорт и даже болевые ощущения. Выглядят такие бородавки как небольшое уплотнение на коже.
- Вульгарные. Размер нароста может достигать 1 см, но при этом бородавки такого типа не доставляют дискомфорта при движении.
- Плоские. Иначе называются юношескими, имеют круглую и гладкую форму, в большинстве случаев совпадают с оттенком кожи, отличаются лишь незначительно. Бородавки немного поднимаются над поверхностью кожного покрова.
- Подкожные новообразования. Вызваны деформацией ногтевой пластины или сдавливанием пальцев при ношении некачественной или неудобной обуви. Такие бородавки образуются в области кутикулы или ногтевой пластины.
Активизируют вирус в организме, который приводит к развитию папиллом, следующие факторы:
- Частые стрессовые ситуации.
- Долгое нахождение на холоде и другие причины, приводящие к переохлаждению.
- Перенесенные инфекционные заболевания в недавнем времени.
- Физическое и умственное истощение.
- Беременность и период грудного вскармливания.
- Сбои в гормональном статусе, в частности – начало периода менопаузы.
- Сахарный диабет.
- Наличие избыточного веса.
- Дефицит витаминов и минералов в организме.
С момента заражения вирусом может пройти несколько лет до того момента, как он активизируется в организме и приведет к развитию бородавок на кожном покрове. При появлении любых новообразований на коже необходимо срочно обращаться в медицинское учреждение. Восприимчивость к папилломам является индивидуальной особенностью каждого человека. В некоторых случаях наличие вируса папилломы не провоцирует развитие бородавок.
Диагностика
Диагностика бородавок основывается на личном осмотре врачом. Его проводит врач-дерматолог, так как по внешним признакам он сможет легко отличить тип новообразования. Перед началом терапии человек должен быть уверен, что на его кожном покрове находятся именно бородавки, а не какие-либо другие новообразования.
Врач-дерматолог использует различные увеличительные приборы, чтобы точно рассмотреть нарост. При подозрении на развитие онкологического процесса выписывается направление к врачу-онкологу, а также назначается проведение биопсии.
Лечение

Комплексное лечение народными средствами и препаратами дает положительный результат
Многих людей интересует, как вывести бородавку между пальцев ног. Современная медицина предполагает использование многих средств. В некоторых случаях применения медикаментозных препаратов недостаточно, поэтому нарост удаляют радикальным способом.
Народные способы
Народные методики не используются как основное лечение, но они успешно применяются в качестве дополнительных мер. При грамотном подходе такая медицина может ускорить процесс лечения, а также избавить от дискомфортных ощущений.
Для того чтобы убрать бородавку, используют следующие народные способы:
- Банановая кожура зарекомендовала себя как эффективное средство в лечении папиллом. Достаточно ее регулярно прикладывать к пораженному участку.
- Сок чистотела наиболее эффективен для удаления подошвенных бородавок. Смазывать нарост необходимо ежедневно, при этом избегая попадания на здоровые участки кожи.
- Распаривание ног в отваре чабреца подойдет для лечения любых видов бородавок. Ванночки на основе данной травы также способствуют улучшению состояния ногтей и кожи.
- Для удаления папиллом используют чеснок. Для этого его необходимо мелко нарезать, затем закрепить у бородавки при помощи лейкопластыря или медицинского бинта.
- Масло чайного дерева способствует размягчению нароста, после чего его становится легко удалить при помощи пемзы.
- Прикладывание льда к пострадавшему участку поможет снять болевые и дискомфортные ощущения.
- Уксусная кислота используется для выжигания бородавок. Но стоит учитывать, что при неосторожном применении на коже могут образоваться рубцы.
Препараты
Медикаментозные препараты являются основой в лечении кондилом. Наиболее распространены следующие медикаменты:
- Салициловая мазь. Данный препарат широко используется в терапии бородавок на ногах. Он наносится ежедневно, необходимо закрепить его при помощи лейкопластыря. Для беременных женщин дозировка не должна превышать 1 грамма в сутки.
- Солкодерм. Основу препарата составляют молочная, щавелевая, уксусная и азотная кислоты. Под их воздействием бородавка начинает менять свой цвет, после чего отваливается самостоятельно. Для нанесения лучше использовать специальный аппликатор, а не ватную палочку или диск.
- Ферезол. При мелких бородавках будет достаточно 1-2 нанесений, при папилломах большого размера количество нанесений может увеличиться до 5. Препарат позволяет быстро устранить бородавку, не вызывая побочных действий.
- Ляписный карандаш. Данное средство очень удобно в применении, поэтому широко используется в домашнем лечении бородавок. Средство обладает антисептическим свойством, при этом прижигает папилломы.
- Вартек. Обладает прижигающим свойством. Использовать разрешается не более 3 дней подряд, после чего при необходимости дальнейшего лечения делают перерыв. Запрещен беременным и кормящим женщинам, а также в детском возрасте до 12 лет.
Перечисленные препараты легко переносятся пациентами, и побочные действия возникают крайне редко. Но перед началом их использования все же желательно проконсультироваться с врачом.
Хирургическое удаление
Хирургическое вмешательство целесообразно в том случае, если другие препараты в лечении бородавок не оказали нужного эффекта. Современная медицина предлагает множество способов избавления от папиллом, поэтому хирургический скальпель практически не используется. Удаление происходит более щадящими способами:
- Лазерное удаление. Лазер позволяет избавиться от бородавок любого типа, при этом данный способ является одним из самых щадящих. Процедура проходит быстро, после этого не остаются рубцы. Лазер помогает избежать повторного появления папиллом.
- Воздействие жидким азотом. Удаление азотом не гарантирует исключение повторного образования бородавок. Данный способ исключает вероятность инфицирования, так как пострадавший участок погружается в жидкий азот, сосуды закупориваются, а ткани отмирают.
- Химическое прижигание. Суть метода заключается в том, что папиллому прижигают специальным химическим раствором. Такие методы часто используют самостоятельно, но в домашних условиях это небезопасно. При неосторожном использовании препаратов возможно образование ожога на коже.
- Радиоволновое удаление. Является бесконтактным способом удаления бородавок. Используется только для доброкачественных новообразований, поэтому перед процедурой проводится биопсия, которая позволяет исключить наличие онкологических процессов.
Методику может выбирать только специалист, опираясь на результаты осмотра и диагностических мер. Удалять бородавки целесообразно в том случае, если они приносят боль или дискомфорт, а также при множественных наростах. Удалять также рекомендуется те образования, которые локализуются в местах постоянного натирания обувью или одеждой.
Как вывести бородавки на пальцах ног и между ними
Бородавка между пальцев ног способна доставить своему обладателю массу неудобств. В первую очередь, это эстетический недостаток, который воспринимается окружающими, в большинстве случаев, с брезгливостью. Ну и, само собой, бородавки на пальцах ног нередко становятся причиной возникновения болезненных ощущений во время ходьбы. Но самое неприятное то, что они имеют тенденцию к дальнейшему распространению по телу. Как избавиться от таких неприятных отметин на ногах, и какие существуют методы лечения бородавок между пальцами ног?

Бородавки на пальце ноги и между
Бородавки и их появление
Бородавка – доброкачественное новообразование энтеровирусного характера, спровоцированное вирусом папилломы человеческого организма (ВПЧ).
Чтобы бородавки проявились, необходим определенный вирус, который довольно-таки агрессивен и с легкостью передается от одного человека к другому. На основании этого, можно сделать вывод, что главной причиной заболевания является близкое общение с инфицированным человеком.
Эти новообразования не имеют скрытого периода развития, и «получить» бородавку на коже можно сразу после тесного общения с зараженным человеком. Нередко для того, чтобы вирус проявился, требуется даже несколько месяцев, а иногда и лет.
Почему появляются бородавки
Заразиться этим недугом может каждый из нас. Но, согласно данным статистики, чаще всего папиллома поражает организм детей. Это происходит в учебных и дошкольных учреждениях. Почему же появляются эти шероховатые новообразования?
Причины появления бородавок на пальцах ног и рук:
- небольшие царапины и прочие повреждения кожных покровов;
- пересушенная кожа;
- снижение иммунитета;
- повышенное выделение пота на ступнях ног;
- снижение уровня рН, провоцирующее ослабевание естественной защитной функции эпидермиса;
- нарушение работы эндокринной системы;
- гормональные сбои;
- травматизация эпидермиса.
Важно знать, что все эти моменты приводят к первичному поражению и в дальнейшем могут серьезным образом осложнить лечение и удаление бородавок на пальцах рук и ног. Одним из важных нюансов в подобной случае является увеличение количества бородавок при попытках удалить первичный очаг поражения.
Заразиться ВПЧ можно в любом общественном месте или при использовании чужих вещей обихода. По этой причине бородавки появляются на стопах, коленках, пальцах рук и ног.
Почему активизируется вирус
Как было сказано выше, вирусом папилломы может заразиться каждый из нас. Так почему же они проявляются не у всех? Ученые утверждают, что новообразования подобного рода возникают при определенных обстоятельствах:
- Неправильно подобранная обувь. Обувь, сковывающая ноги, провоцирует нарушение кровообращения в нижних конечностях.
- Некачественная обувь. Причиной появления бородавок на пальцах ног может стать низкокачественный материал, из которого отшита обувь. Отсутствие полноценной вентиляции в обуви, сделанной из искусственного материала, провоцирует чрезмерное выделение пота, что и может поспособствовать появлению папиллом.
- Грибковая инфекция. Именно грибок, чаще всего, является причиной появления бородавок между пальцами ног. Второстепенным фактором, который можно связать с грибковой инфекцией, выступает ухудшение работы иммунной системы.
- Повышенная травматизация. При частых травмах организм человека подвержен поражению вируса папилломы. Именно по этой причине большинство профессиональных спортсменов страдают от шероховатых новообразований, занимаясь на тренажерах общего пользования.
- Обморожение конечностей. На фоне сильного переохлаждения организм человека подвергается заражению вирусом папилломы. И если бородавка на пальце ноги у ребенка появилась сразу после прогулки, то не стоит ломать голову и искать другие причины возникновения этой неприятной отметинки.
- Авитаминоз. Если в вашем организме недостаток витаминов, как избавиться от бородавки на пальце ноги, поможет следующая рекомендация: пересмотрите свой рацион питания, добавьте в него витамины и попробуйте сбалансировать меню.
Папилломы могут появиться и у взрослого человека, к примеру, в том случае, если он чересчур неразборчив в знакомствах и ведет беспорядочную половую жизнь. Часто причиной возникновения бородавок становится прием лекарственных препаратов, которые провоцируют ухудшение работы иммунной системы. На почве несоблюдения правил личной гигиены также вероятно внешнее проявление ВПЧ.
Симптоматика бородавок
Спутать бородавки с любыми другими новообразований крайне сложно. Но все же, хотелось бы отметить симптоматику появления этого вида папиллом.
Сперва на коже появляются гладенькие плоские и негрубые по структуре наросты. Именно такой вид имеют внутренние бородавки на пальце ноги. Нередко вокруг инфицированного участка меняется цвет кожного покрова: он становится нехарактерным темным или наоборот, светлым.
Оценка статьи:
 Загрузка…
Сохранить себе в:
Наросты между пальцами ног
Ссылка на основную публикацию
Загрузка…
Сохранить себе в:
Наросты между пальцами ног
Ссылка на основную публикацию 
 wpDiscuz
Adblock
wpDiscuz
Adblockdetector
Какой-то нарост на ногах между пальцами как мозоль: что это может быть?
 Если между пальцами на ваших ногах появился какой-то непонятный нарост, выглядящий как мозоль, то необходимо, прежде всего, выяснить, что за причины привели к его образованию. Наиболее часто встречаемые факторы:
Если между пальцами на ваших ногах появился какой-то непонятный нарост, выглядящий как мозоль, то необходимо, прежде всего, выяснить, что за причины привели к его образованию. Наиболее часто встречаемые факторы:
- постоянное ношение неудобной обуви,
- игнорирование личной гигиены.
Как бы там ни было, но проблему необходимо обязательно устранить. Подходящие средства порекомендует дерматолог. Отказ от терапии нередко приводит к развитию некоторых неприятных осложнений.
Что это такое может быть? Скорее всего, межпальцевая мозоль. Удалить волдырь нетрудно – и с помощью аптечных препаратов, и воспользовавшись средствами народной медицины.
Читайте также: Как выглядит мозоль «куриная жолка» и лечение
Почему мозоли появляются
Способствует образованию водянистых наростов длительное воздействие механического характера на одну и ту же зону ноги. Как уже ранее отмечалось, почти всегда проблема заключается в неправильно выбранной обуви.
Кроме того, способствует появлению волдырей:
- патологии суставов,
- длинные пешие переходы,
- ожирение,
- искривление пальцев,
- отеки образовавшиеся из-за проблем с сердцем или почками.
Так, если мозоль появилась между первым и вторым пальцами, то, вероятнее всего, вы слишком долго ходили во вьетнамках. Этот вид обуви держится на ноге за счет ремешков,  проходящих как раз там. Кожа в этой зоне вообще весьма тонка и ранима, потому мозоли здесь образуются очень быстро.
проходящих как раз там. Кожа в этой зоне вообще весьма тонка и ранима, потому мозоли здесь образуются очень быстро.
Классификация
Волдырь, появившийся между пальцами, обычно довольно сильно болит и выглядит, как полупрозрачный пузырь, наполненный жидкостью.
Медикам известны такие виды мозолей:
- мокрые,
- сухие,
- стержневые.
Если водянистый пузырь появляется на мизинце, то это свидетельствует о том, что между ним и соседствующим пальцем возникает трение. Избавиться от него необходимо, поскольку в противном случае он перейдет в сухую форму. Эти образования характеризуются очень плотной структурой. Боли обычно не появляются.
Стрежневой мозоль имеет вирусную природу и характерную округлую форму с небольшой черной точкой в середине. Устранить его в домашних условиях невозможно. В косметическом кабинете применяют с этой целью спецоборудование, помогающее избавится от корня.
Лечение
Обрабатывать мозоли необходимо сразу же после их образования. Легче всего вылечить мокрую разновидность. Здесь не потребуется никаких особых устройств и препаратов. Порядок действий следующий:
- каленой иголкой ее протыкают насквозь,
- выпускают жидкость,
- обрабатывают антисептиком,
- заклеивают пластырем.
Загрубевшие сухие волдыри устранять в домашних условиях крайне долго. К тому же сохраняется высокий риск занесения инфекции, потому правильнее пойти в косметический кабинет. Стержневой мозоль следует показать дерматологу. Все дело в том, что иногда такие образования озлокачествляются.
Медикаменты
Чтобы избавиться от проблемы, применяют, как правило, различные мази, имеющие антибактериальный, противовирусный и обеззараживающий эффект. В большинстве своем они созданы на основе салициловой кислоты. Данное вещество, в числе прочего, способствует размягчению огрубевшего эпидермиса и отшелушиванию омертвевших слоев. Чаще врачи назначают:
- Витаон,
- Антимозолин.
Довольно эффективны и специальные противомозольные пластыри. В их составе есть антисептики, анестетики и заживляющие вещества. Среди наиболее популярных в России называют:
- Салипод,
- Эньцы,
- Хранитель,
- Немозоль.
Перед тем как наложить пластырь, следует обязательно очистить кожу вокруг мозоля при помощи ванночки. В полевых условиях ограничиваются обеззараживанием спиртом или хотя бы одеколоном.
Народные средства
 Из подобных лекарств в основном применяют компрессы и домашние мази. Их эффект заметно ниже, чем у аптечных препаратов, но зато они совершенно безвредные.
Из подобных лекарств в основном применяют компрессы и домашние мази. Их эффект заметно ниже, чем у аптечных препаратов, но зато они совершенно безвредные.
Сухие мозоли хорошо устраняются с помощью ванночки на основе отваров календулы или ромашки. Другой вариант делается просто. На 3 литра воды берут:
- по чайной ложке соли, питьевой соды,
- несколько кристаллов марганцовки,
- по щепотке зверобоя и мяты.
Все компоненты смешиваются с очень горячей водой. Когда она остынет до 40 градусов, в тазик опускают ноги на четверть часа. Распаренные мозоли снимают пемзой. Кожу вытирают насухо и смазывают питательным кремом. Через неделю от сухих наростов не останется и следа.
Для компрессов используются:
- печеный чеснок,
- лимонный сок,
- касторка,
- сок чистотела,
- тертый картофель (сырой),
- алоэ,
- мякиш белого хлеба.
Подходящее вещество перед отходом ко сну наносят на ватный диск, его потом закрепляют в проблемной зоне и, накрыв пищевой пленкой, обматывают бинтом.
Выжигание неплохо себя зарекомендовало в борьбе со стержневой мозолью. Эффективен этот способ лишь на ранних стадиях. Применяют в основном неразбавленную уксусную кислоту. Чтобы не повредить прилегающую кожу, ее закрывают куском лейкопластыря с дыркой в центре. Вещество наносят крайне аккуратно ватной палочкой.
Запущенные формы мозолей на ногах целесообразно удалять механическим способом.
Аппаратное удаление
Такие процедуры выполняют во многих косметических салонах. Огрубевшие наросты счищают с помощью специальной фрезы и абразивных коронок. Затем в образовавшееся углубление закалывают антисептический препарат.
Лазером также неплохо выжигаются мозоли. Достоинством этого способа считают безболезненность и гарантированное разрушение структуры стержневого образования.
Наконец, все чаще специалисты предлагают уничтожать мозоли при помощи криодеструкции.
Профилактика
В целом для недопущения образования наростов рекомендуется:
- выбирать качественную обувь из «дышащих» материалов, плотно сидящую на ногах,
- каждый день мыть ноги с мылом,
- использовать носки из природных волокон,
- регулярно убирать ороговевшую кожу,
- не допускать ожирения,
- следить за иммунитетом,
- правильно питаться.
Женщинам советуют чередовать модельные туфли на каблуках с удобными кедами или кроссовками.
Нарост между пальцами ног болит
Развиваясь, межпальцевая мозоль растет, затрагивает окружные ткани, болит и составляет дискомфорт. Неправильная обувь, несоблюдения гигиены ног — основные причины появления загрубевших образований. При возникновении бугорка с жидкостью стоит сразу его лечить, дабы не усугубить проблему. Помочь и проконсультировать может дерматолог или косметолог. Удалить мозоль возможно с помощью народных методов, аптечных синтетических препаратов или специальных процедур по удалению. Профилактика обезопасит от появления неприятного недуга.
Распространенной причиной появления мозолей между пальцами ног является неверно подобранная либо некачественная обувь. Таким образом, кожа реагирует на дискомфорт, возникающий за счет механического влияния. Основные причины:
Нарост между пальцами выглядит как белый пузырек над кожей. Различают:
Мягкое образование на мизинце — быстрая реакция на трение кожных поверхностей (двух пальцев между собой). Избавление от такого нароста — удаления отслаивающейся кожи. Напоминает водянку (внутри находится жидкость). Стоит аккуратно отнестись к мягкой мозоли, заклеить ее пластырем во избежание загрязнения и занесения бактерий.
Если мокрый нарост не удалять и игнорировать очаг, и причину его возникновения — осуществляется переход в сухую. Такие образования на ногах плотные и глубокие. Находятся они в местах максимального трения подушечек ног с обувью. Такое образование болит при движении. Проводить удаление в таких случаях лучше у дерматолога или в косметическом салоне. Следующая стадия и вид — стрежневой мозоль. Плотная структура с отверстием внутри небольшого диаметра. Проникают глубоко в ткани и удаление таких образований проводят поэтапно, с применением специальной аппаратуры. Основная задача процедуры — изъять корень врастающего мозоля. Это позволит провести полное удаление.
Лучше начинать лечение мозолей на ногах между пальцами на самых ранних стадиях, дабы исключить осложнения и увеличение площади поражённого участка. Вернуться к оглавлению
Устранение нужно начинать с момента, когда он только появился. Мокрая мозоль легче всего поддается устранению без специальных навыков и аппаратуры. Загрубевшую мозоль удаляется в медицинских учреждениях или косметических салонах. При самолечении можно занести инфекцию при удалении слоев кожи либо в процессе выздоровления, что повлечет за собой еще большие проблемы. Мягкий нарост, без стержня можно устранять самостоятельно, предварительно продезинфицировав кожу стопы. При использовании аптечных препаратов нужно быть внимательным к составу медикамента и предварительно проконсультироваться с дерматологом об эффективности и возможности их употребления. Курс зависит от состояния кожи ноги, здоровья пациента, степени распространения мозоля и применяемой методики лечения.
Мази применимые излечивающие уплотнение обладают противовоспалительным, обеззараживающим и антибактериальным свойством. Основной компонент — салициловая кислота, которая ускоряет облущивание огрубевшего эпидермиса. Применяют и специальные пластыри, одеваемые на пальцы ног с мозолей. Дополнительными компонентами таких средств выступают травы, что способствуют восстановлению кожного покрова и быстрейшего его заживания. К популярным пластырям относятся «Эньцы», «Салипод», «Витаон». Мази и кремы, зарекомендовавшие себя среди потребителей: «Антимазолин мазь», крем «Немозоль», «Хранитель». До применения нужно очистить кожу ноги, размягчить ее с помощью теплой ванночки.
Борьба народными методами основывается на применении компрессов, мазей, приготовленных на натуральных компонентах. Результативность таких методик ставится под сомнения медициной, но вреда организму не наносит. Популярными средствами в борьбе с мозолями, особенно сухими, являются ванночки для ног с добавлением ромашки и календулы, которые обладают противовоспалительным и заживляющим эффектом.
Гигиена и качественная одежда и обувь – главные факторы, предотвращающие рост мозолей на ногах.- соблюдение чистоты ног;
- ношение обуви, носков и колгот с натуральных материалов;
- проводить своевременный пилинг стопы;
- чередовать высокий каблук с плоской платформой;
- повседневную обувь выбирать на твердой подошве;
- следить за весом тела;
- выбирать обувь только по размеру;
- поддерживать иммунную систему;
- следить за питанием и не допускать авитаминоза.
Несоблюдение правил гигиены ― причина появления бактерий и грибка на стопе, что травмируют кожу, на которой впоследствии появляются проблемы. При возникновении мягкой мозоли стоит сразу произвести процесс ее лечения, а не ожидать покуда ситуация усугубится, что приведет к развитию и росту стержня. При выборе методики нужно обратиться к специалисту с медицинским образованием (дерматолог, косметолог).
Как вылечить натоптыши и мозоли между пальцами ног?
При длительном давлении или трении на кожу ног на ней образуется уплотнение, которое называется мозолью. Основная причина ее появления – это ношение неудобной обуви. Деформация пальцев ног, избыточная масса тела также вызывают неправильное распределение нагрузки на стопу, в результате чего образуется уплотнение кожи.
Наросты между пальцами появляются часто, потому что кожа там тонкая и нежная. При появлении мозолей на ноге ходьба становится болезненной и затруднительной. Чтобы избавиться от таких симптомов, лечение нужно начинать при первых признаках появления проблемы с ногой.
Между пальцами на ноге появляются следующие мозоли:
Наиболее легко удаляются обычные мягкие мозоли. Для выведения сухой или стержневой мозоли может понадобиться квалифицированная помощь.
Когда появилась такая болячка, следует убедиться, что это действительно мозоль, а не похожая на нее шишка, которая может оказаться подошвенной бородавкой. Эти вирусные новообразования лечатся совсем по другому.
При удалении нароста дома следует соблюдать особенную осторожность людям, болеющим сахарным диабетом или с недостаточностью кровообращения в ногах.

Подобная болячка похожа на пузырь, наполненный прозрачной жидкостью. Она часто располагается между мизинцем и четвертым пальцем, но может оказаться и в другом месте, например, между безымянным и большим. Болезненное образование легко лечится в домашних условиях. Водяной пузырь не рекомендуется протыкать и отрывать тонкую кожу. Нужно дождаться, когда он прорвется сам. После подсушивания мозоли остается тонкая корочка, которая легко удалить пемзой.
Чтобы не допустить возникновения инфекции, кожу необходимо защитить. Для этого используется пластырь. Он предохранит болячку от грязи и от соприкосновения с обувью.

Если давлению подвергается определенный участок стопы длительное время, то происходит образование сухого бугорка, которое очень болезненное. Чаще всего такое образование возникает на пальцах и межпальцевых пространствах.
Подобная мозоль постепенно разрастается и нарушает кровообращение в ногах. От этого страдает позвоночник и суставы. Боль при надавливании на бугорок очень сильная.
Лечить твердое уплотнение гораздо сложнее, чем мокрую разновидность. Для этой цели применяется мозольный пластырь “Салипод” или специальная мозольная жидкость. В этих средствах действующим веществом является салициловая кислота, которая отслаивает и размягчает нарост.
Пластырь накладывается на затвердение и находится там 2 дня. После указанного времени полоска пластыря снимается вместе с частью нароста. Это действие повторяется несколько раз до исчезновения твердого бугорка.
Запрещается использовать для удаления мозоли бритву или другие острые предметы. Можно только аккуратно потереть ее пемзой.

Часть сухих мозолей имеет вид круглых уплотнений с одним или несколькими отверстиями. Под слоями толстой кожи существуют стерженьки, похожие на белые нити. Такие стерженьки называются корнями и глубоко проникают в кожу и мышечную ткань под ней.
Корень мозоли способен достать до нервных окончаний, поэтому самостоятельно удалять такой нарост нельзя.
Специалисты удаляют стержневое уплотнение в несколько этапов: при помощи специальных методов и инструментов удаляется верхнее затвердение, а затем и стержень.
Народными средствами удается избавиться от многих наростов и болезненных образований. В основном все они относятся к устранению сухих мозолей. Вот наиболее популярные:
- 1. На больное место накладывается срез листа алоэ, обертывается компрессной бумагой и прибинтовывается. Компресс держится всю ночь, утром снимается, и мозоль смазывается жирным кремом. Процедура делается до исчезновения образования.
- 2. 8-10 мыльно-содовых ванночек способны вывести твердые мозоли или натоптыши. В 1 литре теплой мыльной воды растворяется 1 чайная ложка соды. Стопы опускаются в таз с раствором и выдерживаются там 15 минут. Размягченная огрубевшая кожа обрабатывается пемзой. Ноги споласкиваются, насухо вытираются и смазываются питательным кремом.
- 3. Прополис для того чтобы убрать болезненное образование, используется в чистом виде. Тонкая полоска прополиса прикладывается к больному месту и бинтуется. Повязка остается на ноге 5 дней. Такая процедура выполняется трижды. В дальнейшем мозоль легко снимается при помощи пемзы или щетки.
- 4. Чтобы снять острую боль от мозоли, используется слабый раствор марганцового калия. В него добавляется небольшое количество соли. Ступни опускаются в раствор на 20 минут. Ноги после такой ванночки не вытираются. Мозоль смазывается йодом. После такой процедуры боль проходит быстро.
Средство с применением луковой шелухи и уксуса помогает лечению сухих мозолей, наростов и уплотнений между пальцами. Луковая шелуха настаивается в столовом уксусе 2 недели, хорошо отжимается и прикладывается к больному месту несколько раз в день. Процедура проводится до полного излечения.
Большой популярностью пользуется применение уксусной кислоты для избавления от мозолей. Этим методом можно вылечить в домашних условиях даже стержневую мозоль, если стержень находится неглубоко. При использовании метода следует соблюдать осторожность, чтобы не повредить здоровые ткани.
- 1. На больное место наклеивается пластырь, в котором вырезается отверстие, соответствующие размеру мозоли.
- 2. На нарост наносится несколько капель уксусной эссенции. Удобно это сделать пипеткой.
- 3. Сверху накладывается еще один пластырь.
- 4. Через 3 дня мозоль распаривается и осторожно снимается. Процедура при необходимости повторяется.
В народе широко используется фитотерапия для лечения затвердений на ногах. Вот несколько таких методов:
- 1. Используется живица любых хвойных растений. После распаривания ноги живица прикладывается к больному месту и закрепляется пластырем.
- 2. Применяется компресс из водки, растертой полыни и вощины. Вощина (5 г) и столовая ложка измельченной полыни смешивается с водкой до получения однородной кашицы. Компресс накладывается на ночь.
- 3. Мозоль смазывается соком инжира. Плод разрезается и прикладывается к больному месту на 12 часов.
- 4. Затвердения несколько раз в день смазываются соком одуванчика.
- 5. Мелко порезанные листья ириса запариваются кипятком и прикладываются к больным местам несколько раз в день.
Чтобы появление мозолей и потертостей между пальцами ног не стало привычным явлением, нужно позаботиться о профилактике.
Главной причиной появления мозолей и затвердения кожи является обувь. Она должна отвечать следующим требованиям:
- быть изготовлена из дышащих натуральных материалов;
- соответствовать размеру и полноте ноги.
Модная обувь с узкой колодкой и высоким каблуком не должна применяться для повседневного ношения. Прежде чем начать пользоваться новой обувью, ее необходимо разносить. Новые туфли, надетые на босую ногу, способны стать причиной образования кожного повреждения.
Потертостей будет значительно меньше, если носки и колготки будут изготовлены из натуральных материалов. Нога при этом не будет потеть.
Важно следить за влажностью кожи в межпальцевом пространстве. Чтобы избежать потливости, полезно принимать ванночки с добавлением шалфея или дубовой коры. Избежать повышенной влажности поможет тщательное осушение межпальцевых пространств после водных процедур и использование крема.
Если имеются искривления пальцев и плоскостопие, то необходима консультация ортопеда и ношение специальных прокладок. При первых появлениях потертостей между пальцами ног нужно начинать соответствующее лечение.
Способы лечения и профилактики мозоли между пальцами ног
Образовавшееся мозоль между пальцами ног не видна окружающим людям, но при этом она может приносить массу неприятных ощущений, особенно если человек не может долго от нее избавиться.
Если своевременно не начать лечение этой проблемы, она может вызвать тяжелые последствия. Как избавиться навсегда от болезненных мозолей между пальцами ног расскажет эта статья.
Мозоль между пальцами ног – виды
Существует три основных вида:
- Мокрая мозоль. Достаточно поносить неудобную или тесную обувь и мозоль не заставит себя долго ждать. На вид она выглядит как белый пузырек с жидкостью, при неправильном уходе за такой болячкой внутрь кожи может проникнуть инфекция.

- Сухой вид мозоли. Как правило, такая проблема наблюдается у людей, которые носят большую обувь. Из-за механического воздействия или давления образовывается сухая мозоль. Любимые места появления данной проблемы – подушечки пальцев ног и сами пальцы. Этот вид мозоли первое время особо не создает проблем, человек может даже не ощущать боли, но, если не провести вовремя лечение, мозоль может нарушить работу кровообращения в ноге и тем самым повлияет на саму походку человека.
- Стрежневой вид. Ка ни удивительно, но стержневая мозоль возникает из-за несвоевременного лечения сухого нароста. Эта мозоль уже может доставлять болевые ощущения так как стержень нароста ушел вглубь кожи. Проблема конечно большая, но решаемая.

Из-за чего может возникнуть
Кожа между пальцами — очень нежная, потому ее легко травмировать. Если человек носит неудобную, сковывающую движение обувь, в особенности с узким носом, пальцы будут сжиматься и будет происходить трение друг об друга, в связи с чем неминуемо появится так называемая мокрая мозоль.
Если человек игнорирует эту проблему, травмированная кожа может затвердеть, превратится в сухую, а затем стержневую мозоль.
Распространенные причины возникновения мозолей:
- долгое ношение узких туфель;
- плоскостопие;
- артрит;
- ношение не своего размера обуви;
- большой вес;
- выпирание косточки на ноге;
- недостаток витамина A;
- диабет;
- грибок ног;
- Ходьба босыми ногами;
- дерматологическое заболевание;
- деформация пальцев;
- плоскостопие и иные патологии.
Как правильно обрабатывать стержневую мозоль, рассмотрено в этом видео:
По этим вышеперечисленным причинам кожа часто подвергается сильному раздражению. А мозоли – это своего рода кожная реакция, которая проявляется в виде пузырьков или плотного нароста.

Чрезмерная отечность ног в результате неправильного обмена веществ, а также различные заболевания сосудов тоже дают большую нагрузку на стопы ног.
Аптечные методы лечение
Если вы предпочитаете традиционную медицину, то в начале начнем с аптечных средств против мозолей.
- Пластырь. Внутренняя часть любого пластыря пропитывается специальными веществами для размягчения и отслаивания ороговевшей кожу.

- Мазь. Данное средство нужно наносить непосредственно на поврежденный участок, после чего накладывается бинт с фиксацией. Через непродолжительное время слой кожи можно будет удалить с помощью обыкновенной пемзы.
Существует ряд аптечных препаратов, которые считаются очень эффективными:
- крем Немозоль. В его составе содержится большое количество салициловой кислоты, которая отлично размягчает огрубевшую кожу и не позволяет вновь образовываться наростам.
- Антимозолин. В состав этой мази входит так называемая молочная кислота, которая способна решить проблему за короткий период времени.
- Стоп-мозоль. Отлично зарекомендовавшее себя средство от наростов. Благодаря компактной упаковке, данную мазь удобно наносить.
- Салипод. Лечебный пластырь, который быстро помогает убрать наросты благодаря салициловой кислоте.
Нельзя применять лечебный пластырь при ранках. Так как у большинства препаратов в составе содержится кислота, которая попросту разъест рану и еще больше травмирует кожу.
Народные средства
Народные способы лечения отличаются большим многообразием и несложностью манипуляций.
Многие врачи даже настоятельно рекомендуют совмещать традиционную медицину с народной.
И в случае с мозолью, существует много способов избавления от нее в домашних условиях, но перед их использованием рекомендуется проконсультироваться с врачом.
- Картофельная маска. Отварить картофель в мундире, снять полностью кожуру и тщательно размять. Далее добавляется ложка масла подсолнечного, все тщательно перемешивается. Далее готовую массу можно накладывать на поврежденные участки кожи примерно на двадцать минут.

- Припарки из чернослива. Хорошо распаривают ноги с мозолями чтобы размягчить ороговевший слой кожи. Затем горячий, отваренный чернослив нужно приложить к поврежденному участку. Держать на коже его нужно до тех пор, пока он не остынет, потом можно еще несколько раз провести процедуру.
- Компресс из картофеля и меда. Понадобиться половинка сырого картофеля (натереть на терке) и ложка меда, все перемешивается и прикладывается к мозоли на сутки.
- Алоэ. Чтобы процесс заживление ног был быстрее, необходимо листья алоэ прикладывать к больному месту, чтобы лечение было эффективным необходимо растение зафиксировать на больном месте при помощи пластыря и бинта.
- Ванночка с марганцовкой. Растворите марганцовку в горячей воде до розового цвета и насыпьте туда щепотку соли, после этого в емкость с раствором необходимо опустить ноги на двадцать минут.
- Ванночка с содой. В два литра кипятка следует добавить примерно две большие ложки натертого мыла и три больших ложки пищевой соды.

Как избавиться от мозолей между пальцами ног, смотрите в этом видео:
Нужно ли идти к врачу с данной проблемой
Когда все домашние способы лечения были испробованы, а мозоль так и осталась, необходимо обратиться к врачу. Данной проблемой занимаются: косметолог, дерматолог, подолог, хирург.
Только опытный специалист сможет вылечить такие образования, он продезинфицирует образования и пропишет действенное лечение препаратами.
Если нарост является гнойного типа, пациенту придется пропить антибиотики.
При инфицировании серьезного характера врач назначит таблетки внутрь и использование наружного лечения в виде масок и кремов. Иногда мази и таблетки не помогают, тогда назначают процедуру высверливания или лазерное удаление мозоли.
Если игнорировать стержневое уплотнение, что произойдет
Несвоевременная терапия или полное ее отсутствие, особенно при стержневой мозоли, может привести к тяжелым последствиям.

Меры профилактики
Чтобы избежать данной проблемы необходимо следовать этим рекомендациям:
- ежедневно перед сном мойте ноги с мылом;
- носите удобную обувь своего размера;
- носите натуральную обувь;
- не рекомендуется ежедневно носить обувь на высокой шпильке или платформе;
- обувь обязательно должна быть хорошо устойчивой;
- при наличии какой-то патологии стопы нужно всегда носить обувь с ортопедической стелькой.
Если наросты и мозоли у вас появляются постоянно, рекомендуется обратиться за помощью к ортопеду. Вероятнее всего мозоли образуются из-за неправильного положения ноги в момент движения.
Шишка между пальцами ног
Виды мозолей
Всего различают три вида мозолей: сухие, влажные и стержневые. В зависимости от ее типа назначается лечение. Желательно проконсультироваться у врача относительно способов устранения натоптыша.
Мягкая (влажная) мозоль возникает чаще всего при любом травмирующем механическом воздействии на кожу. Они появляются на пальчиках и между ними, внутри волдыря содержится жидкость — экссудат. Такой тип новообразования быстро появляется, но также быстро его можно удалить, при условии своевременного лечения.
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сухая мозоль между пальцами ног имеет хронический характер и не содержит в себе экссудата. Они появляются также из-за длительного негативного воздействия на кожу и выглядят как плотное скопление клеток ороговевшей кожи, уходящие в глубокие слои эпидермиса. Они редко приносят боль и дискомфорт, но их необходимо лечить. Если откладывать терапию, то возможно образование стержневых мозолей, лечение которых требует больше времени и усилий.
Стержневая мозоль требует особого внимания – это самый опасный вид кожных наростов. Корни натоптыша уходят в глубокие слои эпидермиса, причиняя острую боль при любом воздействии, вызывая нарушение кровообращения и повреждение нервов. Для ее устранения необходимо обратиться к врачу, который и подберет подходящую терапию.
Что собой представляют шишкоподобные образования на пальцах ног?
Шишки на пальцах ног – полиэтиологические образования в области плюснефаланговых или собственно фаланговых суставов, что внешне напоминают косточки и причиняют больному человеку постоянное беспокойство, которое порождает желание немедленно избавиться от недуга.
По мере увеличения шишки нарастают и симптомы заболевания, появляются болезненные ощущения, косточки часто натираются и кровоточат, а больному становится все тяжелее носить привычную обувь.
Несмотря на то, что все шишки на косточках пальцев ног проявляются практически одинаковой клинической картиной, их лечение должно быть исключительно индивидуальным, так как деформации могут возникать по совершенно разным причинам. Заболевание может проявляться в любом возрасте, но наиболее склонны к данной патологии пожилые люди. При правильном выборе терапевтической тактики и своевременному обращению к специалисту больной имеет все шансы на выздоровления и полную ликвидацию проявлений болезни.
6,0,0,0,0–>
Почему возникают?
Распространенной причиной появления мозолей между пальцами ног является неверно подобранная либо некачественная обувь. Таким образом, кожа реагирует на дискомфорт, возникающий за счет механического влияния. Основные причины:
- неудобная обувь;
- частое ношение жесткой колодки;
- проблемы с суставами;
- ношение обуви на высоких каблуках ежедневно;
- натирание сланцевой обувью;
- избыточный вес;
- врожденное искривление пальцев;
- отечность из-за недугов с сердечно-сосудистой или половой систем.
Кожа между пальцев нежная и тонка, появляющиеся наросты создают болезненное ощущение и неприятный зуд. Его нужно лечить. Огрубевший слой кожи отслаиваться, в нем возможно появления жидкости в средине.
Первое проявление
Шишечки на пальцах ног – это такие образования, которые появляются в области фаланговых суставов. Внешне они выглядят, как косточка, но на ощупь – мягкие и способны доставить немало неудобств.
По мере увеличения данного нароста возрастают болезненные ощущения. Могут возникать проблемы с выбором обуви, потому что косточки натираются, и появляются ранки.
Хотя рассматриваемое заболевание визуально выглядит всегда примерно одинаково, причины, из-за которых появилась шишка, могут быть различными. Именно из-за этого лечение необходимо подбирать строго индивидуально. Подобный недуг может проявиться в любом возрасте, но чаще всего это касается пожилых людей.
Не часто, но все же бывают случаи, когда нарост формируется без видимой причины. Обычно больному тяжело выполнять элементарные движения, появляются резкие болезненные ощущения, а также палец визуально меняет направление роста. Шишка на ноге зачастую сопровождается характерным воспалением.
При возникновении заболевания обязательно надо обратиться к специалисту. Чаще всего пациенты с этим затягивают, не смотря на прогрессирующий дискомфорт. И только сильная боль заставляет многих отправиться на консультацию к врачу. Стоит понимать, что чем раньше приступить к лечению, тем проще и быстрее можно избавиться от шишки на пальце.
Как устранить нарост
Что делать, чтобы вылечить мозоль? Для начала нужно найти причину возникновения нароста, а только после устранять последствия. Если мозоль мокрый, в виде волдыря, ни в коем случае нельзя протыкать его самостоятельно, необходимо промыть место появления нароста, продезинфицировать и наложить повязку либо пластырь.
Чтобы удалить мозоли между пальцами ног, лечение нужно проводить комплексно, не только устранять ороговевшую ткань, но и провести эффективную иммунотерапию, которая поможет усилить защитные силы организма.
Если межпальцевая мозоль загноилась, следует без промедления обратиться за медицинской помощью. Если имеется сухая мозоль между пальцами ног, можно применить специальные ванночки с обычной содой и нашатырным спиртом.
После размягчения необходимо очистить кожу пемзой. Эффективным способом является масляный компресс, который накладывают на пораженный участок — для этого используют касторовое и подсолнечное масло.
Внимание: если мокрая мозоль увеличилась в размерах и покраснела, значит, есть признаки воспалительного процесса, в таком случае требуется консультация с лечащим доктором.
Очень важно регулярно смазывать кожу смягчающим кремом. Если беспокоят мозоли на ногах, то днем нужно наносить на кожу детскую присыпку, а на ночь не забывать смазывать питательным кремом или маслом.
Причины появления межпальцевых мозолей
Кожа человека моментально реагирует на внешнее вмешательство. А мозоль между мизинцем на ноге образуется в качестве защитной реакции кожи на продолжительное трение или сжатие.
Кожный покров из ороговевших клеток образует защитный слой, защищающий мягкие слои. Если бы кожа не отвечала такой защитной реакцией, то кожа ступней женщины, постоянно носящей узкую обувь на высоких каблуках, покрывалась кровоточащими ранами.
Межпальцевые мозоли бывают нескольких видов: мокрые, влажные или сухие. Они начинают образовываться под воздействием многих факторов. Но чаще всего, появление мозолей между пальцами бывает спровоцировано следующими обстоятельствами:
Оценка статьи:
 Загрузка…
Сохранить себе в:
Нарост между пальцами ног болит
Ссылка на основную публикацию
Загрузка…
Сохранить себе в:
Нарост между пальцами ног болит
Ссылка на основную публикацию 
 wpDiscuz
Adblock
wpDiscuz
Adblockdetector
Шишка между пальцами ног болит что это
Развиваясь, межпальцевая мозоль растет, затрагивает окружные ткани, болит и составляет дискомфорт. Неправильная обувь, несоблюдения гигиены ног — основные причины появления загрубевших образований. При возникновении бугорка с жидкостью стоит сразу его лечить, дабы не усугубить проблему. Помочь и проконсультировать может дерматолог или косметолог. Удалить мозоль возможно с помощью народных методов, аптечных синтетических препаратов или специальных процедур по удалению. Профилактика обезопасит от появления неприятного недуга.
Распространенной причиной появления мозолей между пальцами ног является неверно подобранная либо некачественная обувь. Таким образом, кожа реагирует на дискомфорт, возникающий за счет механического влияния. Основные причины:
Нарост между пальцами выглядит как белый пузырек над кожей. Различают:
Мягкое образование на мизинце — быстрая реакция на трение кожных поверхностей (двух пальцев между собой). Избавление от такого нароста — удаления отслаивающейся кожи. Напоминает водянку (внутри находится жидкость). Стоит аккуратно отнестись к мягкой мозоли, заклеить ее пластырем во избежание загрязнения и занесения бактерий.
Если мокрый нарост не удалять и игнорировать очаг, и причину его возникновения — осуществляется переход в сухую. Такие образования на ногах плотные и глубокие. Находятся они в местах максимального трения подушечек ног с обувью. Такое образование болит при движении. Проводить удаление в таких случаях лучше у дерматолога или в косметическом салоне. Следующая стадия и вид — стрежневой мозоль. Плотная структура с отверстием внутри небольшого диаметра. Проникают глубоко в ткани и удаление таких образований проводят поэтапно, с применением специальной аппаратуры. Основная задача процедуры — изъять корень врастающего мозоля. Это позволит провести полное удаление.
Лучше начинать лечение мозолей на ногах между пальцами на самых ранних стадиях, дабы исключить осложнения и увеличение площади поражённого участка. Вернуться к оглавлению
Устранение нужно начинать с момента, когда он только появился. Мокрая мозоль легче всего поддается устранению без специальных навыков и аппаратуры. Загрубевшую мозоль удаляется в медицинских учреждениях или косметических салонах. При самолечении можно занести инфекцию при удалении слоев кожи либо в процессе выздоровления, что повлечет за собой еще большие проблемы. Мягкий нарост, без стержня можно устранять самостоятельно, предварительно продезинфицировав кожу стопы. При использовании аптечных препаратов нужно быть внимательным к составу медикамента и предварительно проконсультироваться с дерматологом об эффективности и возможности их употребления. Курс зависит от состояния кожи ноги, здоровья пациента, степени распространения мозоля и применяемой методики лечения.
Мази применимые излечивающие уплотнение обладают противовоспалительным, обеззараживающим и антибактериальным свойством. Основной компонент — салициловая кислота, которая ускоряет облущивание огрубевшего эпидермиса. Применяют и специальные пластыри, одеваемые на пальцы ног с мозолей. Дополнительными компонентами таких средств выступают травы, что способствуют восстановлению кожного покрова и быстрейшего его заживания. К популярным пластырям относятся «Эньцы», «Салипод», «Витаон». Мази и кремы, зарекомендовавшие себя среди потребителей: «Антимазолин мазь», крем «Немозоль», «Хранитель». До применения нужно очистить кожу ноги, размягчить ее с помощью теплой ванночки.
Борьба народными методами основывается на применении компрессов, мазей, приготовленных на натуральных компонентах. Результативность таких методик ставится под сомнения медициной, но вреда организму не наносит. Популярными средствами в борьбе с мозолями, особенно сухими, являются ванночки для ног с добавлением ромашки и календулы, которые обладают противовоспалительным и заживляющим эффектом.
Гигиена и качественная одежда и обувь – главные факторы, предотвращающие рост мозолей на ногах.- соблюдение чистоты ног;
- ношение обуви, носков и колгот с натуральных материалов;
- проводить своевременный пилинг стопы;
- чередовать высокий каблук с плоской платформой;
- повседневную обувь выбирать на твердой подошве;
- следить за весом тела;
- выбирать обувь только по размеру;
- поддерживать иммунную систему;
- следить за питанием и не допускать авитаминоза.
Несоблюдение правил гигиены ― причина появления бактерий и грибка на стопе, что травмируют кожу, на которой впоследствии появляются проблемы. При возникновении мягкой мозоли стоит сразу произвести процесс ее лечения, а не ожидать покуда ситуация усугубится, что приведет к развитию и росту стержня. При выборе методики нужно обратиться к специалисту с медицинским образованием (дерматолог, косметолог).
Как вылечить натоптыши и мозоли между пальцами ног?
При длительном давлении или трении на кожу ног на ней образуется уплотнение, которое называется мозолью. Основная причина ее появления – это ношение неудобной обуви. Деформация пальцев ног, избыточная масса тела также вызывают неправильное распределение нагрузки на стопу, в результате чего образуется уплотнение кожи.
Наросты между пальцами появляются часто, потому что кожа там тонкая и нежная. При появлении мозолей на ноге ходьба становится болезненной и затруднительной. Чтобы избавиться от таких симптомов, лечение нужно начинать при первых признаках появления проблемы с ногой.
Между пальцами на ноге появляются следующие мозоли:
Наиболее легко удаляются обычные мягкие мозоли. Для выведения сухой или стержневой мозоли может понадобиться квалифицированная помощь.
Когда появилась такая болячка, следует убедиться, что это действительно мозоль, а не похожая на нее шишка, которая может оказаться подошвенной бородавкой. Эти вирусные новообразования лечатся совсем по другому.
При удалении нароста дома следует соблюдать особенную осторожность людям, болеющим сахарным диабетом или с недостаточностью кровообращения в ногах.

Подобная болячка похожа на пузырь, наполненный прозрачной жидкостью. Она часто располагается между мизинцем и четвертым пальцем, но может оказаться и в другом месте, например, между безымянным и большим. Болезненное образование легко лечится в домашних условиях. Водяной пузырь не рекомендуется протыкать и отрывать тонкую кожу. Нужно дождаться, когда он прорвется сам. После подсушивания мозоли остается тонкая корочка, которая легко удалить пемзой.
Чтобы не допустить возникновения инфекции, кожу необходимо защитить. Для этого используется пластырь. Он предохранит болячку от грязи и от соприкосновения с обувью.

Если давлению подвергается определенный участок стопы длительное время, то происходит образование сухого бугорка, которое очень болезненное. Чаще всего такое образование возникает на пальцах и межпальцевых пространствах.
Подобная мозоль постепенно разрастается и нарушает кровообращение в ногах. От этого страдает позвоночник и суставы. Боль при надавливании на бугорок очень сильная.
Лечить твердое уплотнение гораздо сложнее, чем мокрую разновидность. Для этой цели применяется мозольный пластырь “Салипод” или специальная мозольная жидкость. В этих средствах действующим веществом является салициловая кислота, которая отслаивает и размягчает нарост.
Пластырь накладывается на затвердение и находится там 2 дня. После указанного времени полоска пластыря снимается вместе с частью нароста. Это действие повторяется несколько раз до исчезновения твердого бугорка.
Запрещается использовать для удаления мозоли бритву или другие острые предметы. Можно только аккуратно потереть ее пемзой.

Часть сухих мозолей имеет вид круглых уплотнений с одним или несколькими отверстиями. Под слоями толстой кожи существуют стерженьки, похожие на белые нити. Такие стерженьки называются корнями и глубоко проникают в кожу и мышечную ткань под ней.
Корень мозоли способен достать до нервных окончаний, поэтому самостоятельно удалять такой нарост нельзя.
Специалисты удаляют стержневое уплотнение в несколько этапов: при помощи специальных методов и инструментов удаляется верхнее затвердение, а затем и стержень.
Народными средствами удается избавиться от многих наростов и болезненных образований. В основном все они относятся к устранению сухих мозолей. Вот наиболее популярные:
- 1. На больное место накладывается срез листа алоэ, обертывается компрессной бумагой и прибинтовывается. Компресс держится всю ночь, утром снимается, и мозоль смазывается жирным кремом. Процедура делается до исчезновения образования.
- 2. 8-10 мыльно-содовых ванночек способны вывести твердые мозоли или натоптыши. В 1 литре теплой мыльной воды растворяется 1 чайная ложка соды. Стопы опускаются в таз с раствором и выдерживаются там 15 минут. Размягченная огрубевшая кожа обрабатывается пемзой. Ноги споласкиваются, насухо вытираются и смазываются питательным кремом.
- 3. Прополис для того чтобы убрать болезненное образование, используется в чистом виде. Тонкая полоска прополиса прикладывается к больному месту и бинтуется. Повязка остается на ноге 5 дней. Такая процедура выполняется трижды. В дальнейшем мозоль легко снимается при помощи пемзы или щетки.
- 4. Чтобы снять острую боль от мозоли, используется слабый раствор марганцового калия. В него добавляется небольшое количество соли. Ступни опускаются в раствор на 20 минут. Ноги после такой ванночки не вытираются. Мозоль смазывается йодом. После такой процедуры боль проходит быстро.
Средство с применением луковой шелухи и уксуса помогает лечению сухих мозолей, наростов и уплотнений между пальцами. Луковая шелуха настаивается в столовом уксусе 2 недели, хорошо отжимается и прикладывается к больному месту несколько раз в день. Процедура проводится до полного излечения.
Большой популярностью пользуется применение уксусной кислоты для избавления от мозолей. Этим методом можно вылечить в домашних условиях даже стержневую мозоль, если стержень находится неглубоко. При использовании метода следует соблюдать осторожность, чтобы не повредить здоровые ткани.
- 1. На больное место наклеивается пластырь, в котором вырезается отверстие, соответствующие размеру мозоли.
- 2. На нарост наносится несколько капель уксусной эссенции. Удобно это сделать пипеткой.
- 3. Сверху накладывается еще один пластырь.
- 4. Через 3 дня мозоль распаривается и осторожно снимается. Процедура при необходимости повторяется.
В народе широко используется фитотерапия для лечения затвердений на ногах. Вот несколько таких методов:
- 1. Используется живица любых хвойных растений. После распаривания ноги живица прикладывается к больному месту и закрепляется пластырем.
- 2. Применяется компресс из водки, растертой полыни и вощины. Вощина (5 г) и столовая ложка измельченной полыни смешивается с водкой до получения однородной кашицы. Компресс накладывается на ночь.
- 3. Мозоль смазывается соком инжира. Плод разрезается и прикладывается к больному месту на 12 часов.
- 4. Затвердения несколько раз в день смазываются соком одуванчика.
- 5. Мелко порезанные листья ириса запариваются кипятком и прикладываются к больным местам несколько раз в день.
Чтобы появление мозолей и потертостей между пальцами ног не стало привычным явлением, нужно позаботиться о профилактике.
Главной причиной появления мозолей и затвердения кожи является обувь. Она должна отвечать следующим требованиям:
- быть изготовлена из дышащих натуральных материалов;
- соответствовать размеру и полноте ноги.
Модная обувь с узкой колодкой и высоким каблуком не должна применяться для повседневного ношения. Прежде чем начать пользоваться новой обувью, ее необходимо разносить. Новые туфли, надетые на босую ногу, способны стать причиной образования кожного повреждения.
Потертостей будет значительно меньше, если носки и колготки будут изготовлены из натуральных материалов. Нога при этом не будет потеть.
Важно следить за влажностью кожи в межпальцевом пространстве. Чтобы избежать потливости, полезно принимать ванночки с добавлением шалфея или дубовой коры. Избежать повышенной влажности поможет тщательное осушение межпальцевых пространств после водных процедур и использование крема.
Если имеются искривления пальцев и плоскостопие, то необходима консультация ортопеда и ношение специальных прокладок. При первых появлениях потертостей между пальцами ног нужно начинать соответствующее лечение.
Способы лечения и профилактики мозоли между пальцами ног
Образовавшееся мозоль между пальцами ног не видна окружающим людям, но при этом она может приносить массу неприятных ощущений, особенно если человек не может долго от нее избавиться.
Если своевременно не начать лечение этой проблемы, она может вызвать тяжелые последствия. Как избавиться навсегда от болезненных мозолей между пальцами ног расскажет эта статья.
Мозоль между пальцами ног – виды
Существует три основных вида:
- Мокрая мозоль. Достаточно поносить неудобную или тесную обувь и мозоль не заставит себя долго ждать. На вид она выглядит как белый пузырек с жидкостью, при неправильном уходе за такой болячкой внутрь кожи может проникнуть инфекция.

- Сухой вид мозоли. Как правило, такая проблема наблюдается у людей, которые носят большую обувь. Из-за механического воздействия или давления образовывается сухая мозоль. Любимые места появления данной проблемы – подушечки пальцев ног и сами пальцы. Этот вид мозоли первое время особо не создает проблем, человек может даже не ощущать боли, но, если не провести вовремя лечение, мозоль может нарушить работу кровообращения в ноге и тем самым повлияет на саму походку человека.
- Стрежневой вид. Ка ни удивительно, но стержневая мозоль возникает из-за несвоевременного лечения сухого нароста. Эта мозоль уже может доставлять болевые ощущения так как стержень нароста ушел вглубь кожи. Проблема конечно большая, но решаемая.

Из-за чего может возникнуть
Кожа между пальцами — очень нежная, потому ее легко травмировать. Если человек носит неудобную, сковывающую движение обувь, в особенности с узким носом, пальцы будут сжиматься и будет происходить трение друг об друга, в связи с чем неминуемо появится так называемая мокрая мозоль.
Если человек игнорирует эту проблему, травмированная кожа может затвердеть, превратится в сухую, а затем стержневую мозоль.
Распространенные причины возникновения мозолей:
- долгое ношение узких туфель;
- плоскостопие;
- артрит;
- ношение не своего размера обуви;
- большой вес;
- выпирание косточки на ноге;
- недостаток витамина A;
- диабет;
- грибок ног;
- Ходьба босыми ногами;
- дерматологическое заболевание;
- деформация пальцев;
- плоскостопие и иные патологии.
Как правильно обрабатывать стержневую мозоль, рассмотрено в этом видео:
По этим вышеперечисленным причинам кожа часто подвергается сильному раздражению. А мозоли – это своего рода кожная реакция, которая проявляется в виде пузырьков или плотного нароста.

Чрезмерная отечность ног в результате неправильного обмена веществ, а также различные заболевания сосудов тоже дают большую нагрузку на стопы ног.
Аптечные методы лечение
Если вы предпочитаете традиционную медицину, то в начале начнем с аптечных средств против мозолей.
- Пластырь. Внутренняя часть любого пластыря пропитывается специальными веществами для размягчения и отслаивания ороговевшей кожу.

- Мазь. Данное средство нужно наносить непосредственно на поврежденный участок, после чего накладывается бинт с фиксацией. Через непродолжительное время слой кожи можно будет удалить с помощью обыкновенной пемзы.
Существует ряд аптечных препаратов, которые считаются очень эффективными:
- крем Немозоль. В его составе содержится большое количество салициловой кислоты, которая отлично размягчает огрубевшую кожу и не позволяет вновь образовываться наростам.
- Антимозолин. В состав этой мази входит так называемая молочная кислота, которая способна решить проблему за короткий период времени.
- Стоп-мозоль. Отлично зарекомендовавшее себя средство от наростов. Благодаря компактной упаковке, данную мазь удобно наносить.
- Салипод. Лечебный пластырь, который быстро помогает убрать наросты благодаря салициловой кислоте.
Нельзя применять лечебный пластырь при ранках. Так как у большинства препаратов в составе содержится кислота, которая попросту разъест рану и еще больше травмирует кожу.
Народные средства
Народные способы лечения отличаются большим многообразием и несложностью манипуляций.
Многие врачи даже настоятельно рекомендуют совмещать традиционную медицину с народной.
И в случае с мозолью, существует много способов избавления от нее в домашних условиях, но перед их использованием рекомендуется проконсультироваться с врачом.
- Картофельная маска. Отварить картофель в мундире, снять полностью кожуру и тщательно размять. Далее добавляется ложка масла подсолнечного, все тщательно перемешивается. Далее готовую массу можно накладывать на поврежденные участки кожи примерно на двадцать минут.

- Припарки из чернослива. Хорошо распаривают ноги с мозолями чтобы размягчить ороговевший слой кожи. Затем горячий, отваренный чернослив нужно приложить к поврежденному участку. Держать на коже его нужно до тех пор, пока он не остынет, потом можно еще несколько раз провести процедуру.
- Компресс из картофеля и меда. Понадобиться половинка сырого картофеля (натереть на терке) и ложка меда, все перемешивается и прикладывается к мозоли на сутки.
- Алоэ. Чтобы процесс заживление ног был быстрее, необходимо листья алоэ прикладывать к больному месту, чтобы лечение было эффективным необходимо растение зафиксировать на больном месте при помощи пластыря и бинта.
- Ванночка с марганцовкой. Растворите марганцовку в горячей воде до розового цвета и насыпьте туда щепотку соли, после этого в емкость с раствором необходимо опустить ноги на двадцать минут.
- Ванночка с содой. В два литра кипятка следует добавить примерно две большие ложки натертого мыла и три больших ложки пищевой соды.

Как избавиться от мозолей между пальцами ног, смотрите в этом видео:
Нужно ли идти к врачу с данной проблемой
Когда все домашние способы лечения были испробованы, а мозоль так и осталась, необходимо обратиться к врачу. Данной проблемой занимаются: косметолог, дерматолог, подолог, хирург.
Только опытный специалист сможет вылечить такие образования, он продезинфицирует образования и пропишет действенное лечение препаратами.
Если нарост является гнойного типа, пациенту придется пропить антибиотики.
При инфицировании серьезного характера врач назначит таблетки внутрь и использование наружного лечения в виде масок и кремов. Иногда мази и таблетки не помогают, тогда назначают процедуру высверливания или лазерное удаление мозоли.
Если игнорировать стержневое уплотнение, что произойдет
Несвоевременная терапия или полное ее отсутствие, особенно при стержневой мозоли, может привести к тяжелым последствиям.

Меры профилактики
Чтобы избежать данной проблемы необходимо следовать этим рекомендациям:
- ежедневно перед сном мойте ноги с мылом;
- носите удобную обувь своего размера;
- носите натуральную обувь;
- не рекомендуется ежедневно носить обувь на высокой шпильке или платформе;
- обувь обязательно должна быть хорошо устойчивой;
- при наличии какой-то патологии стопы нужно всегда носить обувь с ортопедической стелькой.
Если наросты и мозоли у вас появляются постоянно, рекомендуется обратиться за помощью к ортопеду. Вероятнее всего мозоли образуются из-за неправильного положения ноги в момент движения.
Межпальцевая мозоль на ноге: лечение и причины
В межпальцевой области ног у человека регулярно развиваются мозоли ввиду появления кожных повреждений или ношения тесной обуви с неправильно подобранной колодкой. Пусть внешние мозольные признаки и незаметны окружающим людям, но их все равно нужно лечить, так как они в большинстве случаев сопровождаются болевыми ощущениями.
В основном мозоли между пальцев на ногах развиваются из-за:
- длительного ношения обуви из жестких материалов;
- ношения пляжных сланцев или босоножек с ремешком между большим и вторым пальцем ноги;
- продолжительного ношения высоких каблуков;
- ношения дырявых носков или колготок в области пальцев;
- ношения узкой обуви, придавливающей мизинец к 4 пальцу;
- болезней суставов;
- наличия ортопедических проблем;
- наличия ожирения;
- искривленных пальцев;
- наличия болезней мочеполовой системы, сердца и сосудов, которые становятся причинами отечности конечностей.
Как убрать мозоль между пальцами на ноге?
Если на стопе развились влажные мозольные поражения эпидермиса, не имеющие стержня, их лечение можно проводить самостоятельно. Желательно начать лечебные действия сразу после появления мозольного образования. Для этого следует просто сменить обувь, продезинфицировать потертость и заклеить ее лейкопластырем (его нужно менять каждые 10 часов).
Если на месте мокрой мозоли образовалась запущенная стержневая, чтобы ее устранить, нужно обратиться к профессионалу косметологу или в клинику в врачу хирургу. При образовании свежей корневой мозоли можно попробовать с ней справиться самостоятельно дома с помощью аптечных мазей и народных рецептов. Стоит учесть, что стержневая мозоль активно прорастает внутрь эпидермиса, что усиливает болезненные ощущения при давлении на атакованный участок кожи.
Очень часто вместе с мозолью между пальцев ног встречается грибок стопы. Он же иногда и провоцирует образование многочисленных мозолей, в том числе и стержневых. В этом видео можно узнать, как избавиться от грибка стопы в домашних условиях по народным рецептам фитотерапевта.
Мозоль стержневая между пальцев ног: устранение медикаментами
Лечение мозольных образований обычно осуществляется с помощью мазей, основанных на салициловой кислоте, а также специальных аптечных пластырей. При использовании пластыря, предварительно ногу требуется распарить. Необходимо следить, чтобы подушечка с пропиткой оказалась точно на мозольной пробке. Применять лейкопластырь нужно на протяжении 3-4 суток. Подушечка пластыря пропитана средством, которое способствует размягчению ороговевшего слоя. Удаление мозоли должно происходить вместе с пробкой и корнем, причем процедура должна быть полностью безболезненной.
Чтобы нанести мазь, необходимо воспользоваться обычным лейкопластырем с отверстием посередине. После распаривания ног отверстие пластыря четко совмещается с ороговевшей пробкой. А потом пробка обрабатывается мазью. Держать такой компресс нужно в течение 10 часов. Чтобы устранить стержневую мозоль потребуется сделать несколько таких компрессов.
Обычно для устранения мозольных образований используются следующие аптечные медикаменты:
- Эньцы – пластырь, основанный на прополисе;
- Немозоль крем, основанный на салициловой кислоте;
- Витаон, основанный на травах;
- Салипод – пластырь с салициловой кислотой;
- Супер Антимозолин мазь, основанная на карбамиде и молочной кислоте.
Стержневая мозоль между пальцами ног: лечение народными средствами
Устранить межпальцевые мозольные поражения эпидермиса помогут ванночки и компрессы. Для приготовления размягчающих ванночек в воде требуется развести на выбор: мыло, соду, пару крупинок марганцовки, соль или приготовленный заранее травяной отвар. После размягчения ороговевшего слоя, его необходимо удалить с помощью пемзы. После удаления пробки необходимо вычистить весь стержень из лунки. Если этого сделать не удается, процедуру нужно повторить еще раз. Иногда требуется до 10 распариваний. После каждой процедуры требуется воспользоваться жирным кремом. Такие ванночки могут справиться со свежей мозолью, а против запущенных случаев они не будут проявлять эффективность.
Также против корневых мозолей эффективны и компрессы. Обычно их делают из лимонного сока, запеченного чеснока, потертого клубня картофеля, сока алоэ, касторового масла, уксуса, измельченного чистотела. Перед процедурой ноги также распариваются, затем салфетка пропитывается нужным ингредиентом и накладывается на пораженную область и фиксируется. Компресс оставляется на всю ночь.
Если было принято делать уксусный компресс, здоровую кожу вокруг мозольной пробки следует заклеить пластырем.
Удаление корневой мозоли профессионалами
При запущенных случаях ни в коем случае нельзя самостоятельно извлекать стержневую мозоль, так как это может привести к инфицированию или развитию воспалительного процесса и нагноения.
В условиях клиники или косметологического кабинета используют следующие способы борьбы с корневыми мозолями.
- Высверливание проводится с помощью инструмента, которым делают аппаратный педикюр. Проводить высверливание нужно очень аккуратно, так как фреза может повредить здоровый эпидермис. В конце процедуры стоит убедиться, что весь корень полностью удален, чтобы мозоль не образовалась снова. После устранения мозольного образования в лунку закладывается антисептик.
- Использование лазера позволяет сжечь стержень, а также уничтожить всех патогенных микроорганизмов. Такое удаление мозоли позволяет свести к минимуму риск появления рецидива.
- Криотерапия заключается в обработке поврежденной ороговевшей области жидким азотом. После этой процедуры мозоль самостоятельно отслаивается вместе с корнем.
Если было принято решение самостоятельно удалять стержневую межпальцевую мозоль, следует помнить, что для этого может потребоваться несколько процедур. Также, ни в коем случае, нельзя удалять образование с помощью ножниц и бритвы, или без предварительного распаривания ног.
В этом видео можно узнать, как изготовить отрез для дальнейшего предотвращения межпальцевой мозоли. Обязательно оставляйте свои вопросы и комментарии к статье!
Оценка статьи:
 Загрузка…
Сохранить себе в:
Шишка между пальцами ног болит что это
Ссылка на основную публикацию
Загрузка…
Сохранить себе в:
Шишка между пальцами ног болит что это
Ссылка на основную публикацию 
 wpDiscuz
Adblock
wpDiscuz
Adblockdetector
Бородавка между пальцами ног: симптомы, причины и способы устранения
Бородавки – это локальные новообразования на коже, вызванные инфекцией вируса папилломы человека (ВПЧ). Существует более 100 видов ВПЧ. Некоторые типы ВПЧ поражают слизистые оболочки половых органов и полости рта и вызывают образование больших масс, некоторые из которых могут стать злокачественными. Иногда между пальцами ног человека появляются бородавки.
Другие типы ВПЧ вызывают доброкачественные обычные кожные бородавки, не связанные с раком. Хотя считается, что бородавки заразны, нередко они есть только у одного члена семьи.Кроме того, они часто поражают только одну часть тела (например, руки или ноги), однако они могут инфицировать другие области, выбрав их. Тип инфекции, вызванной бородавкой, по-видимому, зависит от генетического типа вируса бородавки и его физиологического местоположения. Например, один и тот же тип инфекции бородавок может вызвать типичные бородавки на руках, а также подошвенные бородавки.
Как распознать подошвенные бородавки между пальцами ног?
Симптомы и признаки подошвенной бородавки состоят из:
- Небольшие, мясистые, грубые, зернистые наросты (болезненные ощущения) на подошве стопы, как правило, у основания пальцев стопы и передней части стопы или пятки
- Жесткая утолщенная кожа (мозоль) над четко определенным «пятном» на коже, где внутрь выросла бородавка
- Блэк определяет, которые часто называют семенами бородавок, но на самом деле это маленькие, свернувшиеся капилляры
- Поражение, нарушающее нормальные линии и выступы на коже стопы
- Боль или болезненность при ходьбе или стоянии
Разница между бородавками и мозолями
Разница между этими двумя состояниями заключается в том, что мозоли сосредоточены только на ступнях, а бородавки могут появляться по всему телу.Мозоли возникают, когда на костные выступы стопы оказывается локализованное сильное трение. Затем ступня реагирует на прилагаемое давление, утолщая кожу в этой области, чтобы закрепиться. Такое кожное давление вызывает недостаточное кровообращение в коже, вызывающее натоптыши. Кукуруза не чешется и не кровоточит. Вы не почувствуете боли, если ее ущипнете. Единственная боль, которую вы можете почувствовать от кукурузы, – это прямое давление, когда вы стоите или ходите. С другой стороны, бородавка не связана с трением. Это кожное заболевание, вызванное инфекцией папилломы человека, которая проникает в кожу через разрывы или отверстия или другой прямой контакт тела с вирусом.Мозоли не заразны, а бородавки заразны, и по этой причине их следует лечить как можно быстрее.
Ситуация: у меня много лет была бородавка между огромным пальцем правой ноги и следующим пальцем, и мне интересно, понимает ли кто-нибудь, как я могу ее устранить.
Домашние средства от бородавок между пальцами
Типичные бородавки могут беспокоить любого. Стоит учесть, что у нормальных людей половина всех бородавок в среднем исчезает самопроизвольно в течение примерно 18 месяцев.Информация в этой короткой статье относится к лечению обычных бородавок, которые все еще работают при появлении бородавок между пальцами ног.
Не применяется для лечения венерических или остроконечных кондилом. Безрецептурное лечение обычных кожных бородавок долгое время основывалось на использовании средств, содержащих салициловую кислоту, для повреждения бородавки. Более новые безрецептурные средства для лечения бородавок состоят из аэрозолей CO2 для замораживания бородавок.
Препараты салициловой кислоты
Доступны в виде капель, гелей, подушечек и пластырей.Они созданы для нанесения на самые разные бородавки, от маленьких до больших. Салициловая кислота – это кератолитическое лекарство, то есть растворяет белок кожи (кератин), образуя большую часть массы бородавки и толстый слой омертвевшей кожи, который часто ее покрывает.
Безрецептурные методы замораживания
Для лечения бородавок с помощью аэрозоля, которые доступны без рецепта, используются спреи, которые замораживают бородавки при температуре минус 90 F (минус 57 C). Это по сравнению с жидким азотом, используемым большинством специалистов по коже, который значительно холоднее (минус 320 F или минус 196 C).Безрецептурные продукты почти не работают в дополнение к более прохладным представителям, используемым врачом.
Изолента
Сообщалось, что с бородавками можно бороться, накрыв их изолентой (утиной) или другой непористой лентой, например изолентой. Для этого лечения необходимо, чтобы лента оставалась на месте все время и удалялась всего на пару часов еженедельно. Ленту необходимо часто менять. Многие считают, что это не лучше, чем плацебо, на основании опубликованных исследований.
Лекарства, отпускаемые без рецепта
Важно соблюдать инструкции при лечении бородавок с помощью лекарств, отпускаемых без рецепта. Попадание салициловой кислоты на нормальную кожу может вызвать жжение или воспаление, но редко – инфекцию или рубцевание. Кожа становится нормальной, когда прекращается нанесение средства с салициловой кислотой. Тем не менее, вероятно, гораздо лучше не использовать салициловую кислоту на деликатных участках кожи, таких как лицо или пах, где она может вызвать раздражение и раздражение соседней кожи.Как правило, не рекомендуется использовать салициловую кислоту у людей с диабетом или в районах с плохим кровообращением. Точно так же продукты для замораживания, отпускаемые без рецепта, также достаточно безопасны, но их следует использовать осторожно и в соответствии с инструкциями на упаковке, поскольку они разрушают живые ткани.
.Зуд между пальцами ног: общие причины и лечение
Мы включаем продукты, которые, по нашему мнению, могут быть полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Многие вещи могут вызвать зуд между пальцами ног. Возможно, вам посчастливилось встретить грибок или насекомое, близкое к вашей коже. Или, возможно, у вас развилось хроническое заболевание, например экзема.
Не позволяйте зуду между пальцами ног раздражать вас.Узнайте, что может быть причиной этого, и что вы можете сделать для его лечения, поскольку мы исследуем некоторые из возможностей ниже.
Если зуд между пальцами ног достаточно сильный, вы можете больше попытаться его успокоить, чем выяснить, что его вызывает. Но важно учитывать наиболее вероятную причину зуда между пальцами ног, чтобы вы могли эффективно справиться с этим.
Tinea pedis – это научное название состояния, которое большинство людей называют спортивной стопой. Это заразная грибковая инфекция, которая может вызывать покраснение и трещины на коже между пальцами ног и на ступнях.
Это также может вызвать довольно сильный зуд и жжение между пальцами ног. Если грибковая инфекция распространяется, зуд и жжение также могут распространяться.
Стопу спортсмена обычно лечат с помощью:
- противогрибковых препаратов, отпускаемых без рецепта врача. Есть несколько безрецептурных противогрибковых препаратов, которые вы можете применить к пораженным участкам между пальцами ног. Они доступны в виде порошков, кремов и спреев.
- Лекарства, отпускаемые по рецепту. Если безрецептурные препараты не работают, ваш врач может прописать рецептурные противогрибковые препараты местного действия или пероральные противогрибковые препараты.
Пока вы лечите инфекцию, старайтесь держать ноги в чистоте и сухости, особенно между пальцами ног. Не забудьте выделить несколько дополнительных минут, чтобы высохнуть между пальцами ног после того, как вы приняли душ или ванну.
В течение дня используйте противогрибковый порошок, чтобы впитать пот в носках и обуви.
Чтобы предотвратить заражение в будущем:
- Носите шлепанцы или другую обувь, чтобы не ходить босиком в общественных местах.
- Не используйте носки, обувь или полотенца совместно с другими людьми.
- Регулярно меняйте носки , если у вас потеют ноги.
- Дайте ногам дышать , когда вы дома, в шлепанцах или босиком.
Дисгидротическая экзема, или дисгидроз, – это тип экземы, который наиболее часто встречается у взрослых в возрасте от 20 до 40 лет.
Отличительной чертой дисгидротической экземы является серия зудящих пузырей, наполненных жидкостью, которые появляются на пальцах ног и подошвах. Ваши ноги. Вы также можете почувствовать покраснение, шелушение или трещины на коже.Вы также можете образовать эти волдыри на руках.
Хотя эксперты еще не определили точную причину дисгидротической экземы, они указывают на возможную связь с сезонной аллергией. Стресс, аллергия и влажные ноги могут быть спусковыми крючками.
Экзема считается хроническим заболеванием, которое поддается лечению, а не лечению. Итак, вам может потребоваться узнать, как справиться с этими волдырями, которые могут длиться пару недель, прежде чем они начнут высыхать.
Попробуйте прикладывать холодный компресс к ногам или замачивать их в прохладной воде пару раз в день.Обильное увлажняющее средство, такое как вазелин, также может помочь облегчить зуд, если нанести его после холодного компресса.
Может ли ботокс помочь? Небольшое исследование 2002 года показало, что ботулинический токсин помогает уменьшить зуд и потоотделение, связанное с дисгидротической экземой рук. На данный момент исследования потенциальных преимуществ ботулотоксина в уменьшении зуда могут быть многообещающими, но все еще ограничены.
Что делать, если чешутся пальцы ног от обуви? Это вполне возможно, поскольку многие люди испытывают контактный дерматит, когда их кожа подвергается воздействию определенных материалов и химикатов.
Контактный дерматит – это кожная сыпь, которая появляется при раздражении кожи чем-то, к чему вы прикасаетесь. На самом деле у вас может быть аллергия на материал конкретной пары обуви, или это может быть результатом воздействия слабого раздражителя с течением времени.
Некоторые типы обуви могут быть более проблематичными, чем другие.
В исследовании 2007 года, в ходе которого были проанализированы аллергены у более чем 10 000 человек, было обнаружено, что тип смолы, используемой в качестве адгезива в определенной обуви, является наиболее частой причиной контактного дерматита.Но резина также была проблемой для многих людей.
Если ваша проблема с зудом связана с кроссовками или туфлями, возможно, пришло время отказаться от этой обуви и приобрести новые.
Практически любые кусающие или жалящие насекомые могут поразить ваши ступни или пальцы ног. Клещи, блохи, чиггеры и комары также могут отвлечь вас от зудящих рубцов, которые они оставляют после себя.
Иногда можно определить наиболее вероятного виновника по размеру ранта.
Например, вы можете заметить группы из трех маленьких красных укусов, сгруппированных вместе на ваших ногах.Наиболее вероятный виновник: укусы блох. Возможно, вы получили их, прогуливаясь по высокой траве или проводя время на открытом воздухе.
Для сравнения: укус комара будет таким же зудящим, но шишка будет больше.
Обычно укусы насекомых можно лечить дома с помощью крема против зуда, например лосьона с каламином или крема с гидрокортизоном. Пероральный антигистаминный препарат также может уменьшить фактор зуда. Иногда холодный компресс также приносит временное облегчение.
Однако, если укусы очень болезненны или инфицированы, обратитесь к врачу.Если у вас поднялась температура или появилась крапивница, не медлите и обратитесь за медицинской помощью.
Анкилостомы – не самая вероятная причина зуда между пальцами ног или стопы.
Анкилостомы не очень распространены в США. Но если вы приехали в тропический или полутропический регион с теплым влажным климатом и плохой санитарией, возможно, вам не стоит исключать анкилостомоз как причину зудящей сыпи на ногах.
Анкилостомы – кишечные паразиты, которые могут проникнуть через вашу кожу через ноги, если вы идете по земле, зараженной личинками анкилостомы.
Симптомы обычно начинаются с зуда и сыпи в месте проникновения личинок анкилостомы на кожу. Чаще всего за этим следует диарея и другие симптомы, такие как тошнота, боль или спазмы в животе, а также жар.
Анкилостомы могут вызывать инфекцию, называемую ползучей сыпью, или кожной мигрирующей личинкой. Инфекция выглядит как зудящая сыпь с волдырями.
Если ваш врач решит, что проблема в анкилостоме, вам, вероятно, потребуется принять противопаразитарное лекарство, чтобы избавиться от него.
Иногда зуд пальцев ног можно лечить дома без проблем. Однако в других случаях вам может потребоваться мнение врача. Это потому, что лучшее лечение будет зависеть от фактической причины зуда. Для лечения некоторых инфекций вам могут потребоваться рецептурные лекарства.
Однако вы не всегда можете быть уверены в причине своего зуда. Иногда некоторые условия имитируют друг друга.
Например, экзема, поражающая вашу стопу, может выглядеть как стопа спортсмена, но вы не захотите лечить оба состояния одинаково.Экзема не подействует на противогрибковые кремы, а лечение экземы может не повредить ногу спортсмена.
Однако, если вы знаете, что вызывает зуд, вы можете лечить его дома.
Стопа атлета хорошо поддается лечению противогрибковыми препаратами, но вы можете попробовать и другие домашние средства, например:
- Масло чайного дерева. Согласно исследованию 2002 года, это может быть эффективным средством для некоторых людей.
- Масло нима. Согласно исследованию 2015 года, он обладает противогрибковыми свойствами.
Вы можете немного облегчить зуд, вызванный контактным дерматитом или экземой, с помощью:
Если вы не уверены, что вызывает зуд между пальцами ног, и он не проходит или становится хуже, обратитесь к врачу. Они могут помочь выявить первопричину и выбрать лучшее лечение.
Еще одно хорошее практическое правило: если ваша кожа была порвана от царапин, это может повысить риск заражения. Если поцарапанная область выглядит опухшей или из нее начинает течь жидкость, возможно, она инфицирована.Обязательно обратитесь за медицинской помощью, если вы подозреваете, что у вас инфекция.
Зуд между пальцами ног может быть вызван многими причинами. Стопа спортсмена – одна из самых частых причин. Но дисгидротическая экзема, контактный дерматит и укусы насекомых также часто вызывают обострения зуда.
Несмотря ни на что, постарайтесь подавить желание почесать зудящие места между пальцами ног. Расчесывание может привести к разрыву кожи и сделать вас уязвимыми для инфекции, что может усилить зуд.
Если домашние процедуры, такие как лосьоны от зуда, холодные компрессы и увлажняющие кремы, не помогают уменьшить зуд или если зуд усиливается или распространяется, обязательно проконсультируйтесь с вашим врачом, чтобы получить правильное лечение.
.Пилинг кожи между пальцами ног: причины, лечение и многое другое
Кожа между пальцами ног нередко отслаивается, особенно если вы носили тесную обувь, из-за которой пальцы ног терлись. Однако шелушение кожи между пальцами ног также может быть признаком основного состояния кожи.
Прочтите, чтобы узнать об этих возможных состояниях кожи и способах их лечения.
Стопа атлета, также известная как tinea pedis, представляет собой разновидность грибковой инфекции кожи.Часто он начинается с пальцев ног, а затем распространяется на другие части стопы.
Сначала ступня спортсмена может выглядеть как красная чешуйчатая сыпь. По мере прогрессирования кожа обычно начинает шелушиться и чувствовать зуд. Вы можете поставить ногу спортсмена на одну или обе ноги.
Стопа спортсмена очень заразна, особенно во влажных помещениях общего пользования, таких как спа, сауны и раздевалки. Ходьба босиком в этих областях может увеличить риск развития атонической стопы.
К другим факторам риска относятся:
- диабет
- совместное использование одежды и обуви
- ношение тесной обуви
- отсутствие регулярной смены носков
В большинстве случаев атлетическая стопа легко лечится безрецептурными лекарствами. ) противогрибковые кремы и порошки, а также следите за тем, чтобы ваши ноги были чистыми и сухими.Однако, если инфекция вернется, вам может потребоваться рецептурный противогрибковый препарат.
Если у вас диабет и вы заметили симптомы стопы у спортсмена, обратитесь к врачу. Люди с диабетом более склонны к осложнениям, связанным со спортивной стопой, таким как язвы и повреждение кожи. Узнайте больше об уходе за ногами, если у вас диабет.
Купите безрецептурный противогрибковый крем здесь.
Контактный дерматит обуви – это тип раздражения, которое возникает, когда ваша кожа реагирует на определенные материалы в вашей обуви.
Общие материалы, которые могут вызвать это, включают:
- формальдегид
- определенные клеи
- кожа
- никель
- парафенилендиамин, тип красителя
- резина
Ранние признаки контактного дерматита обуви обычно начинаются на большом пальце ноги прежде чем распространиться на остальные ступни. К другим симптомам относятся:
- покраснение
- отек
- зуд
- потрескавшаяся кожа
- волдыри
Симптомы обычно со временем ухудшаются, особенно если вы продолжаете носить обувь, вызвавшую их.
Для лечения контактного дерматита на обуви попробуйте безрецептурный крем с гидрокортизоном. Это также может помочь при зуде.
Если симптомы не исчезнут в течение недели, обратитесь к врачу. Если вы не уверены, какой материал вызвал реакцию, ваш врач также может провести тест на аллергию, чтобы разобраться в сути.
Купите безрецептурный крем с гидрокортизоном здесь.
Дисгидротическая экзема – это тип экземы, поражающей руки и ноги, в том числе кожу между пальцами ног.В отличие от типичной экземы, это заболевание вызывает сильнейший зуд волдырей. Волдыри могут возникнуть в результате контакта с металлами, стресса или сезонной аллергии.
Волдыри обычно проходят сами по себе в течение нескольких недель. По мере заживления волдыри высыхают и слезают с ног. А пока попробуйте применить охлаждающий лосьон или холодный компресс, чтобы уменьшить зуд. В тяжелых случаях врач может назначить стероидный крем.
Псориаз – это хроническое аутоиммунное заболевание, которое ускоряет естественный клеточный цикл вашего тела.Это приводит к образованию толстых участков клеток, которые накапливаются на поверхности вашей кожи. По мере утолщения эти пятна могут выглядеть красными, серебряными или чешуйчатыми.
Пятна могут быть болезненными или зудящими. Они могут даже кровоточить. Вы также можете заметить шелушение. Это вызвано отслаиванием омертвевших клеток кожи. Это не влияет на вашу настоящую кожу. Вы также можете заметить, что ногти на ногах становятся толще.
Лекарства от псориаза не существует, поэтому лечение обычно направлено на устранение обострений и уменьшение симптомов.Кортикостероиды местного применения могут помочь уменьшить воспаление. Салициловая кислота помогает уменьшить количество омертвевших клеток кожи. Также может помочь поддержание чистоты и увлажнения кожи.
Хотя легче сказать, чем сделать, по возможности не царапайте участки кожи. Это снизит риск заражения.
Большинство людей знакомы с феноменом морщинистости ступней после длительного замачивания. Однако, если ваши ноги остаются мокрыми слишком долго, это может вызвать серьезное состояние, называемое траншейной стопой, также известной как иммерсионная стопа.Обычно это происходит, если вы продолжительное время носите мокрые носки.
Симптомы могут включать:
- пятнистая, бледная кожа
- зуд
- боль
- покраснение
- ощущение покалывания
Если не лечить, кожа на ногах начинает отмирать и отслаиваться.
Большинство случаев траншейной стопы легко разрешается, если вытереть ноги и приподнять их для улучшения кровообращения. Если вы работаете на улице или часто стоите или гуляете во влажных условиях, подумайте о том, чтобы взять с собой дополнительную пару носков и полотенце.Также может помочь покупка пары водонепроницаемой обуви.
Целлюлит – это бактериальная инфекция, поражающая кожу. Чаще всего встречается в ногах и может быстро распространиться на ступни. Иногда это вызвано необработанной стопой спортсмена.
Ранние симптомы включают красные болезненные волдыри, которые могут отслаиваться, когда они лопаются или заживают. У вас также может быть температура.
Если вы подозреваете, что у вас целлюлит, немедленно обратитесь за медицинской помощью. Бактерии могут попасть в ваш кровоток, что может вызвать серьезные осложнения.
Для лечения целлюлита вам потребуются антибиотики от врача. Если у вас есть раны на ногах, в том числе вызванные псориазом или спортивной стопой, регулярно очищайте и защищайте ноги.
Иногда пальцы ног трутся друг о друга, вызывая шелушение кожи. Однако если пальцы ног становятся зудящими, болезненными, опухшими или чешуйчатыми, это признак основной проблемы. Большинство причин легко поддаются лечению безрецептурными или отпускаемыми по рецепту лекарствами.
.Волдырь между пальцами ног: причины, лечение и профилактика
Когда волдырь образуется между двумя пальцами ног, легкий дискомфорт может уступить место настоящей боли, особенно если вы проводите много времени на ногах.
Существует два основных типа волдырей межпальцевого пальца стопы: возникающие из-за трения и не из-за трения.
Волдыри не из-за трения, которые образуются непосредственно между двумя пальцами ног, обычно возникают в результате инфекции или аллергии. Чаще волдыри между пальцами ног образуются, когда один палец ноги постоянно трется о другой, раздражая кожу.Эти пузыри также называются пузырями от трения или защемлениями, и их обычно можно лечить дома.
Волдырь – это пузырь, наполненный жидкостью, который образуется на коже. Жидкость может быть полностью прозрачной или содержать немного крови. Пузыри от трения и трения могут выглядеть одинаково. Однако расположение волдыря и события, которые привели к его образованию, могут помочь вам или врачу определить его тип.
Межпальцевые волдыри не из-за трения
Ваши ступни уязвимы для многих типов инфекций и аллергии.Это может вызвать несколько типов симптомов, включая сыпь и волдыри.
Если пузырек появляется между пальцами ног, а не на пальце, который зажат другим пальцем или внутренней подкладкой обуви, это, вероятно, не связано с трением.
Волдырь легко увидеть, так как он может образоваться в верхней части стопы между двумя пальцами. Однако в некоторых случаях межпальцевый волдырь образуется между основанием двух пальцев на нижней стороне стопы.
Поскольку межпальцевой волдырь может быть вызван инфекцией, вам может потребоваться осмотр и лечение волдыря у врача.Для решения проблемы обычно достаточно лекарств и надлежащей гигиены ног.
Щипковые пузыри
Как следует из названия, щипковые пузыри обычно образуются, когда один палец ноги несколько загибается под пальцем рядом с ним и защемляется. Иногда сила трения одного пальца ноги о другой может привести к тому, что волдырь сломается еще до того, как вы его заметите. Тесная обувь также может слишком сильно давить на палец ноги, вызывая образование волдыря.
Волдыри от защемления обычно образуются возле кончика пальца ноги или у основания пальца.В отличие от других типов межпальцевых волдырей, причину защемления волдырей часто можно легко определить.
Знание причины появления нового волдыря поможет вам найти правильное лечение и, возможно, поможет избежать подобных проблем в будущем. Поскольку ваши ноги подвергаются ударам и находятся во власти многих потенциальных проблем, важно знать, какие проблемы могут возникать между пальцами ног и вызывать дискомфорт при ходьбе и даже стоянии.
Межпальцевые волдыри, возникшие не из-за трения, могут быть признаком проблемы со здоровьем.Иногда есть другие симптомы, которые могут помочь диагностировать причину. В других случаях может потребоваться квалифицированный медицинский работник для оценки состояния.
Грибковые инфекции
Одним из наиболее распространенных видов грибковых инфекций является стопа спортсмена. Ношение влажных носков или воздействие босых ног на теплые и влажные условия, такие как пол в раздевалке, повышают риск заболевания стопой спортсмена. Обычно это состояние вызывает зудящую чешуйчатую сыпь на стопе. Он и другие инфекции также могут вызывать появление волдырей между пальцами ног.
Аллергия
Определенная аллергия также может вызвать образование волдырей между пальцами ног или где-либо еще на стопе. Если у вас аллергия, кусающееся или жалящее насекомое может вызвать образование волдырей. Еще один потенциальный аллерген, влияющий на стопу, – это полиэстер. Если у вас аллергия и вы носите носки из полиэстера, межпальцевый волдырь может образоваться между любыми двумя пальцами ноги.
Экзема
Это воспалительное состояние кожи может быть вызвано потом, чрезмерной сухостью, бактериями, аллергенами и другими раздражителями, которые приводят к обострению экземы.Самый частый симптом экземы – это участок сухой, красной, чешуйчатой кожи. Экзема также может привести к образованию волдырей между пальцами ног и на любом участке тела.
Солнечный ожог
Сильный солнечный ожог может вызвать образование волдырей практически в любом месте. Если в солнечный день вы долгое время ходите босиком, верхняя часть стопы может легко обгореть на солнце, что увеличивает вероятность появления волдырей между пальцами ног.
Пузыри от защемления
Пузырьки от защемления связаны с формой и положением пальцев ног, а также с такими факторами, как обувь и то, как вы ходите.Хотя причину появления пузырей можно относительно легко определить, предотвращение повторения может быть сложной задачей.
Выравнивание пальцев ног
Если один или несколько ваших пальцев ног загнутся к пальцу рядом с ним, вы, вероятно, будете часто получать волдыри, если не примете профилактических мер. Это может быть такое выраженное состояние, как молоткообразный зацеп, при котором палец ноги аномально изгибается посередине в одном из его суставов, или даже небольшой изгиб, который позволяет одному пальцу ноги оказывать давление на другой.
Пот
Ноги, которые остаются потными в течение длительного времени, позволяют влаге скапливаться между пальцами ног, что увеличивает риск раздражения кожи и образования пузырей при трении.
Неподходящая обувь
Неправильная обувь может вызвать множество проблем со стопами, включая волдыри между пальцами ног и волдыри на пятке или подошве. Когда передняя часть обуви сжимает пальцы ног вместе, у вас могут образоваться множественные пузыри, особенно если вы много ходите или бегаете. Точно так же бег в обуви, которая позволяет слишком много двигаться пальцами ног, также может оказывать чрезмерное давление на определенные пальцы ног, вызывая болезненные волдыри.
Обычно волдырь на пальце ноги можно лечить самостоятельно.Помимо того, что вы позволите ему зажить, вашим другим приоритетом является предотвращение инфекции. Это означает, что вам следует избегать появления волдырей и царапин на них. Неповрежденная кожа может помочь предотвратить заражение этой области бактериями.
Есть и другие вещи, которые вы можете сделать дома или под руководством врача, чтобы правильно ухаживать за волдырем. Неважно, образуется ли волдырь или он уже пузырился, аккуратно закройте его повязкой. По возможности смените обувь, ослабьте шнурки или, что еще лучше, оставайтесь без обуви до конца дня.
Если волдырь треснул, вы можете погрузить пальцы ног в чистую ванну, наполненную теплой водой и английской солью. Также можно аккуратно очистить область теплой водой.
Используйте лейкопластырь или накройте волдырь круглым куском молескина, чтобы защитить его во время заживления. Если кожа внутри волдыря обнажена, перед наложением повязки можно нанести на нее гидроизоляционный барьер, например Аквафор или вазелин.
Следите за признаками инфекции:
- покраснение
- опухоль
- гной, вытекающий из волдыря
- боль
- лихорадка
Если вы подозреваете, что волдырь инфицирован, обратитесь к врачу.Если это вызвано бактериальной инфекцией, вам могут назначить антибиотик. Если волдырь вызван грибковой инфекцией, ваш врач может порекомендовать противогрибковый крем или спрей для нанесения на пораженный участок.
Вам также следует обратиться к врачу, если у вас есть волдырь и другие симптомы, такие как сухие участки кожи, указывающие на экзему или другое заболевание кожи. Обратитесь к дерматологу или ортопеду.
Если волдыри образуются в одном и том же месте, вы можете предпринять несколько различных шагов, чтобы предотвратить проблемы в будущем.Кроме того, если вы знаете, что собираетесь стоять на ногах в течение длительного времени, примите следующие меры, чтобы пальцы ног оставались здоровыми и чувствовали себя хорошо:
Клинья
Вы можете найти широкий выбор мягких подушек или клиньев, которые подходят между пальцами ног, чтобы предотвратить образование волдырей. Недостаток клиньев в том, что они могут соскользнуть с места, особенно если вы много бегаете.
Носочные рукава
Также изготовленные из гелевого материала, носки или носки плотно прилегают к пальцу, чтобы защитить его и защитить от трения о соседние предметы.
Смазочные материалы
Нанесение небольшого количества вазелина на часть пальца ноги, на которой образуются волдыри, может создать достаточно смазки, чтобы предотвратить образование пузырей при трении.
Носки
Многие бегуны и другие спортсмены носят по две пары носков, чтобы предотвратить образование волдырей на подошвах ног. Если ближайший к коже носок изготовлен из влагоотводящего материала, он может помочь удалить пот с ваших ног и снизить риск образования волдырей от трения.
Тейп
Если другие стратегии профилактики не помогают, может помочь обернуть кусок кротовой кожи, размер которого немного больше площади, на которой видны волдыри.Может помочь даже обмотка двух соседних пальцев ног медицинской липкой лентой.
Если у вас есть вопросы о том, как лучше всего лечить и предотвращать образование волдырей между пальцами ног, обратитесь к ортопеду. Врач также может диагностировать проблему выравнивания пальца ноги, такую как молоток, которую можно лечить.
Они также могут помочь вам выбрать подходящую спортивную обувь. Продавец кроссовок подберет вам подходящую обувь. Если проблема заключается в модельной обуви или рабочей обуви, поищите альтернативную обувь, которая будет лучше сидеть.
Если вы знаете, что от обуви, вызывающей волдыри, нельзя избежать, примите меры. Прокладка или лубрикант избавят вас от боли в конце дня.
.Яркие вспышки в глазах в темноте: Вспышки в глазах: причины, симптомы и методы лечения
Часто люди отмечают вспышки перед глазами. Проявления могут быть самыми разными. Например, сверкает в глазу сбоку или прямо перед взглядом, в темноте при закрытых или открытых веках. Такие вспышки имеют несколько причин. Поэтому важно разобраться из-за чего такое происходит.
Определение симптома
Данное проявление появляется внезапно и в любое время. Оно выражается в виде мгновенных вспышек яркого света. Поэтому их часто сравнивают с молниями или сполохами. Они нередко отмечаются на протяжении нескольких секунд или минут. При этом их расположение будет меняться. Возникают в разных сторонах глаза. Это воспринимается, как вспышки сбоку, посередине или сверху.

Эти проявления не сочетаются с болевыми ощущениями. В целом человек не испытывает никакого дискомфорта. Просто он видит сполохи, которые несколько мешают обзору. Обычно проявления проходят сами собой через пару минут. Но могут повторяться весьма часто.
| Такая периодичность говорит о серьезных нарушениях в организме. |
Причины вспышек в глазах
Обозначенные сполохи являются проявлением внутренних проблем. Сами по себе они не возникают без оснований. Поэтому важно рассмотреть основные причины возникновения симптоматики:
Повреждение стекловидного тела

Оно находится во внутренних областях глаза и занимает большую его часть. Это очень плотная структура. Однако при травмах, инфекциях, стекловидное тело может быть серьезно повреждено. Полученные повреждения выражаются в сполохах. Человек видит их и воспринимает в качестве вспышек. А на самом деле — это отображение повреждений.
| Помутнение и иные дефекты происходят глубоко внутри глаза. Однако они имеют и внешнее проявление, формируя эффект сполохов. Как правило, к этому приводит развитие инфекции. Внутри тела образуются кровоизлияния. Именно они и воспринимаются как вспышки. |
Мигрень
Это состояние возникает на фоне нервозного истощения, крайней степени напряжения. Нервная деятельность приводит к невыносимым головным болям. На этом фоне человеку очень трудно воспринимать даже негромкие звуки. Боль причиняют любые раздражители – запахи, обычная ходьба. И её интенсивность отражается в виде эффекта сполохов.

Сетчатка
Этот орган глаза позволяет нормально воспринимать окружающие объекты. Сетчатка может быть поражена в результате ожога, отравления токсинами, ударного воздействия. Любой из этих факторов приводит к развитию патологий. Они не всегда проявляются мгновенно, а формируются в течение длительного времени.
| Ощутимым выражением таких процессов становится описанный выше эффект. При этом вспышки не будут сопровождаться болями, воспалением глаз. Но на них надо обращать внимание, если эффект стал регулярным. |
Сосуды

Они пронизывают весь глазной орган. Это мельчайшие кровеносные капилляры, которые остро реагируют на ударные воздействия, отравления, инфекции. Любое влияние приводит к травмированию этих сосудов. Они лопаются и глаз начинает болеть. Если повреждение сильное, то оно будет выражаться во вспышках. К этим проявлениям приводит именно боль;
Вернуться к оглавлению
Опухоли
Они образовываются в головном мозге. Крайне опасны, поскольку способны привести к смертельному исходу. Она разрастается и неизбежно начинает влиять на орган зрения. Такое действие проявляется в повышении давления внутри глаза и приводит к эффекту сполохов;
Воспалительные процессы

Воспалительные процессы вызываются действием инфекции. Это может быть конъюнктивит, блефарит, ирит, кератит. В данных ситуациях отмечается сильное покраснение глаз. Это происходит из-за повреждения кровеносных сосудов – капилляров. Интенсивное воспаление развивается на фоне болей, нагноения.
| Такие симптомы напрягают глаз, что и приводит к эффектам вспышек. |
Последствия травм
Серьезные травмы влекут травмирование органов глаза. Они могут затронуть сетчатку, стекловидное тело, хрусталик и так далее. При сильном напряжении глаза, травмы дают о себе знать, проявляясь в эффекте вспышки;
При шейном остеохондрозе

В данном случае вспышки также характерны для острых состояний человека. Происходит защемление нервных окончаний. Человек не может нормально поворачивать голову, поскольку испытывает сильную боль. Как следствие появляется эффект вспышек.
Вспышки в глазах в темноте или при закрытых глазах
| Как правило, обозначенный эффект проявляется именно в темноте или при закрытых глазах. Это связано с тем, что на темном фоне яркие вспышки хорошо видны. |
Тем боле в темноте, глаз человека не воспринимает окружающие объекты. Соответственно, взгляд не сосредотачивается на них. Поэтому становятся более заметными проявления внутренних процессов.
Сосудистые патологии

Такие патологии связаны с повреждением глазных капилляров. Это может стать следствием формирования инфекции или сильного перенапряжения. Если же имеется именно отклонение в развитии сосудов, она влечет плохое кровоснабжение глаза.
| Недостаточное питание полезными элементами приводит к ослаблению глазных мышц, нерва. Как следствие, на данном фоне отмечается эффект вспышек. |
Глазная мигрень
Это состояние наблюдается в связи с сильным напряжением. Нервное напряжение обуславливает тяжелое состояние всего органа зрения. Происходит напряг сосудов, от которого они лопаются. При этом глаза будут сильно болеть. Отмечается выраженная давящая боль. Оно может быть настолько сильным, что обусловит эффект сполохов.

Вернуться к оглавлению
Причина вспышек-молний
Такой симптом становится результатом внутренних процессов. Это всего лишь симптом, на который следует обращать внимание. Но причина заключается в избыточном напряжении глаз. Оно вызывается развитием инфекции, травмой, внутренним давлением.
| Перечисленные обстоятельства приводят к сильному напряжению глаза, повреждению капилляров. Выражается именно в эффекте вспышек. |
Надавливание
Указанное явление часто отмечается при надавливании на глазное яблоко. Этот пример отлично иллюстрирует сказанное выше. Ведь при нажатии происходит оказание сильного давления на глазное яблоко. Следовательно, оно представляет собой напряжение органа восприятия и приводит к появлению вспышек. Но через несколько секунд они пройдут сами собой.

Патологические процессы
Такие процессы можно разделить на две группы.
- Нарушения кровоснабжения глаза. При недополучении питательных веществ, глаз ослабляется. Как указано выше, любое напряжение способно привести к эффекту вспышек.
- Опухолевые патологии. В данном случае причина заключается в повышении давления. Но оно опять же приводит к перенапряжению глаза. Вспышки становятся отображением повреждения нерва из-за давления, воздействия на стекловидное тело.
Методы диагностики
Их выделяют несколько. Они применяются при обращении с жалобами на эффект вспышек:
- делается УЗИ, осматривается глазное дно;
- при воспалительных болезнях берется мазок с белка, который исследуется в лаборатории;
- измеряется давление внутри глаза;
- проводится МРТ для определения величины давления в черепной коробке.
Если эффект сполохов не проходит в течение нескольких дней, то рекомендуется пройти комплексное обследование с применением всех перечисленных выше процедур.

Лечение вспышек в глазах, исходя из причин
При лечении важно отталкиваться от причины. Поэтому основные способы врачевания лучше всего разделить на несколько групп, в зависимости от основания вспышек:
- при повышенном давлении необходимо принимать капли Дорзопт Плюс;
- при мигрени нужно пить обезболивающие средства, успокаивающие отвары, травяные чаи;
- при воспалении отлично подойдут глазные капли Визин, Альбуцит.
Вернуться к оглавлению
Когда нужно срочно обратиться к врачу
Наиболее опасны острые состояния. Например, резкий скачок давления внутри глаза способен привести к немедленной и необратимой слепоте.
Поэтому важно указать на состояния, при которых требуется срочная помощь:
- когда вспышки повторяются в течение дня;
- сверкание сопровождается сильной головной болью, не проходящей за нескольких часов;
- ощущается общее недомогание, температура, покраснение глаз;
- при учащенном сердцебиении, повышенном кровяном давлении.
Профилактика
Профилактические процедуры заключаются в защите глаз от вредных воздействий и общем укреплении организма. Необходимо два раза в год пить витаминные комплексы Черника Форте, проходить курс лечения каплями Тауфон. Это укрепит и защитит глаз.

Следует отказаться от спиртного, сигарет, исключить наркотические средства. Важно есть пищу, богатую витаминами. Для глаз очень полезна тыква, морковь, свекла.
Необходимы пробежки, пребывание на свежем воздухе, умеренные упражнения. Но нельзя перенапрягаться, поднимая тяжести. Не рекомендуется нагибаться. Ведь это приводит к увеличению давления внутри глаза.
Вывод
В целом при профилактике эффект вспышек будет отмечаться крайне редко. Если вовремя обратить на него внимание и начать лечение, то прогноз будет положительным.
Время на чтение: 4 минуты
АА
 При определенных нарушениях офтальмологического характера у пациентов возникает ощущение, будто перед глазами мелькают вспышки.
При определенных нарушениях офтальмологического характера у пациентов возникает ощущение, будто перед глазами мелькают вспышки.
Такой эффект иногда может встречаться и у здоровых людей, но нормой это можно считать только если такие молнии носят разовый характер.
В остальных случаях речь может идти о серьезных патологиях, которые нередко чреваты частичной или полной потерей зрения.
Как проявляются вспышки в глазах?

Знайте! Вспышки в глазах (фотопсия) являются обманным ощущением, которые относятся к разряду энтоптических феноменов.
Под этим термином подразумеваются любые зрительные ощущения, эффекты или иллюзии, которые связаны не с воздействием на сетчатку света, а с изменениями, происходящими в тканях глаза.
Пациенты, которые посещают офтальмологов с жалобами на такое нарушение, часто описывают данные явления как разные образования света в виде огней, пятен, колец, зигзагов, молний, шаров и линий как при движении глаз, так и при просто открытых или закрытых глазах, при этом цвет таких объектов может быть разным. Так же вспышки могут быть яркими и умеренно яркими.
 Иногда люди говорят, что вспышки наблюдаются одновременно с летающими перед глазами мушками.
Иногда люди говорят, что вспышки наблюдаются одновременно с летающими перед глазами мушками.
С точки зрения анатомии объяснить появление всплеска можно тем, что на нервные окончания глаза действуют раздражители, при воздействии которых световые рецепторы работают некорректно и подают в мозг соответствующие сигналы, преобразующиеся в такие вспышки.
Сиптом может затрагивать один или оба глаза одновременно, иногда пациент видит такие явления обоими глазами, но попеременно.
Причины вспышек в глазах
 Внимание! Реже всего это явление является безвредным симптомом. Иногда у людей без офтальмологических проблем такие вспышки проскакивают при переутомлении органов зрения.
Внимание! Реже всего это явление является безвредным симптомом. Иногда у людей без офтальмологических проблем такие вспышки проскакивают при переутомлении органов зрения.Но чаще всего это признак патологий разной степени серьезности, среди которых могут быть такие причины:
- Отслоение и разрывы сетчатки.
Молнии в этом случае появляются на начальной стадии такой патологии.
Иногда в таких случаях одновременно наблюдается резкое ухудшение зрения, а перед глазами расстилается пелена или туман. - Мигрени.
Пациенты с таким расстройством отмечают, что данные явления в основном бывают либо в виде зигзагов, либо в виде разнообразных геометрических узоров. Если вспышки появляются, но головной боли нет – это признак глазной мигрени. В обоих случаях лечением занимаются неврологи.
Если вспышки появляются, но головной боли нет – это признак глазной мигрени. В обоих случаях лечением занимаются неврологи. - Заднее отслоение стекловидного тела глазного яблока.
Это тело, которое представляет собой желеобразный орган, крепится к сетчатке и располагается в центральной части глазного яблока.
С годами при развитии дистрофических процессов тканей это стекловидное тело уменьшается в размерах и смещается, отслаиваясь от сетчатки.
Но при этом полностью от нее не отсоединившись тянет за собой, что и вызывает раздражение рецепторов, передающих в мозг сигналы в виде вспышек.
К сожалению, на сегодняшний день не существует эффективных медикаментозных или оперативных методов лечения такой патологии. - Заболевания сосудистой системы.
Несмотря на то, что такая патология не связана с органами зрения, спазмы в сосудистой системе, приводящие к сбоям в кровообращении, могут влиять на кровеносную систему сетчатки глаза, что и приводит к фотопсии. - Травмы головы.
Иногда повреждения головы приводят к нарушениям работы мозга или органов зрения, в результате чего фоторецепторы начинают работать нестабильно.
В таких случаях явление может носить как временный, так и постоянный характер. - Новообразования в головном мозге в области затылочной доли.
 Вспышки в таких ситуациях не исчезают на протяжение всей жизни.
Вспышки в таких ситуациях не исчезают на протяжение всей жизни. - Любые воспалительные заболевания сетчатки глаза. В таком состоянии пациент видит не только молнии, но и туман перед глазами, а резкость зрения заметно снижается.
- В некоторых случаях вспышки возникают на фоне передозировки лекарственными препаратами, но это проблема неврологического и психиатрического, а не офтальмологического характера.
В некоторых случаях данные явления сопровождаются дополнительными симптомами или выглядят особым образом.
Вспышки в темноте или при закрытых глазах
По таким данным можно определить, что именно беспокоит пациента. Так, молниеобразные фотопсии говорят об отслойке сетчатки, а вспышки в темноте или при закрытых глазах – признак мигреней.
Вспышки в глазах при шейном остеохондрозе

Имейте в виду! Отдельная проблема – вспышки в глазах шейном при остеохондрозе. Иногда поставить диагноз «остеохондроз» на ранней стадии развития удается именно потому, что изначально пациент жалуется на всплески перед глазами.
При отсутствии других проблем со здоровьем это объясняется тем, что при смещении шейных позвонков, которые являются одним из симптомов такого заболевания.
Происходит защемление нервов, сосудов, капилляров и артерий, которые прямо или косвенно сообщаются с нервной и кровеносной системами органов зрения.
В результате фоторецепторы глаза начинают подавать мнимые сигналы, которые трактуются мозгом как вспышки, и эти явления пациент может видеть одним или двумя глазами.
Лечение вспышек в глазах исходя из причин
 Лечение самого симптома невозможно.
Лечение самого симптома невозможно.
Это лишь симптом, который говорит о наличии основной патологии, и один из сигналов, который наряду с другими симптомами дает направление лечащему врачу в плане постановки диагноза.
После прохождения полного комплекса диагностических мероприятий врач может предложить несколько вариантов лечения.
При условии возникновения вспышек на фоне развития воспалительных процессов назначаются антибиотические препараты или кортикостероиды.

Важно! Если проблема в сетчатке глаза, в которой происходят дистрофические процессы или она начинает отслаиваться – никакого иного лечения кроме хирургического вмешательства быть не может.
Единственная альтернатива, которую предлагает современная медицина взамен устаревшего иссечения скальпелем – лазерная хирургия.
При травмах головы лечения может и вовсе не потребоваться, если не брать в расчет необходимость зашивание ран, перевязок и других сопутствующих процедур, но это уже дело травматологов.
 Хуже всего, если причиной становится новообразование в мозге, и хотя это может быть не только злокачественное, но и доброкачественное образование.
Хуже всего, если причиной становится новообразование в мозге, и хотя это может быть не только злокачественное, но и доброкачественное образование.
Опасность представляет само присутствие такого объекта в затылочной доле мозга, и вспышки даже после удаления опухоли обычно все равно остаются навсегда.
Не нужно сразу обращаться к врачу, если молнии случились несколько раз за несколько месяцев.
Возможно, дело в перенапряжении глаз или были какие-то непривычные физические нагрузки. Также причин для беспокойства нет, если вспышки длятся не дольше секунды.

Следует знать! Если же вспышки довольно продолжительные и к тому же сопровождается головокружениями – необходимо посетить специалиста.
Профилактика
 Единственный способ профилактики, который приемлем при появлении вспышек перед глазами – посещение офтальмолога, если такое явление стало проявляться регулярно.
Единственный способ профилактики, который приемлем при появлении вспышек перед глазами – посещение офтальмолога, если такое явление стало проявляться регулярно.
Самостоятельно оградиться и тем более избавиться от фотопсии невозможно.
Но если вспышки не связаны с офтальмологическими заболеваниями и являются всего лишь следствием переутомления – можно только ограничить нагрузки (как физические, так и нагрузки на глаза).
Полезное видео
На видео рассказывается о различных причинах мерцаний в глазах:
Стоит помнить, что периодические и продолжительные вспышки перед глазами при отсутствии других дискомфортных ощущений и симптомов – это самый ранний признак нарушений в органах зрения.
Поэтому даже если ничего больше не беспокоит – необходимо пройти обследование у офтальмолога.
Вконтакте
Google+
Одноклассники
Рейтинг автора
Автор статьи
Врач окулист (офтальмолог), Стаж 17 лет, Кандидат медицинских наук
Написано статей
Статья была полезной? Оцените материал и автора! Загрузка…
А если у вас есть вопросы или есть опыт и хочется высказаться по данной теме – пишите в комментариях ниже.
Загрузка…
А если у вас есть вопросы или есть опыт и хочется высказаться по данной теме – пишите в комментариях ниже.Вспышки в глазах – патологическое состояние, для которого характерно ложное ощущение искр, света, появление светящихся картинок. Причина вспышек в глазах – неправильная стимуляция чувствительных рецепторов и других отделов анализатора органа зрения. Искажения относят к категории энтоптических уникальных зрительных реакций. Подробнее о явлении фосфенов далее.
Вспышки света образуются в результате раздражения зрительных анализаторов, которые отвечают за корректную передачу, формирование изображений. Называются они в медицине фосфенами, могут активизироваться при нажиме пальцами в угловые части закрытых или открытых век. Сохранность функциональности сетчатки определяется именно с учетом вида раздражители.
Вспышка – всегда потенциально опасный симптом, потому что он может говорить о наличии серьезных патологий вроде поражения нервов, отслойки сетчатых структур и так далее. Появляются фосфены при нарушении нормальных процессов кровообращения – местного либо общего. Иллюстрация данного явления – скотома мерцательного типа или офтальмологическая мигрень. Помимо световых импульсов, перед глазами появляются зигзаги, линии, точки. При отсутствии серьезных системных проблем вспышки не опасны, но нужно провести комплексное обследование, чтобы исключить все риски. Специфическому лечению они тоже не поддаются.
Симптом
Вспышка – последствие структурных изменений в гелеобразном теле или функциональных, травматических поражений сетчатки. Пациенты сравнивают явление с последствиями сильной травмы, удара, но повторяется симптом регулярно. Сопутствующие моменты – головные боли, ухудшение зрительной функции, тошнота, головокружение.

По сути, сетчатка самостоятельно производит световые импульсы, мозг получает соответствующую информацию, и формируются искаженные образы. То есть сначала идет механическое, электрическое раздражение анализатора органа зрения, а потом симптом проходят. Вспышки появляются вместе с мушками или самостоятельно.
Причины возникновения
Вспышки не всегда являются опасным симптомом и приводят к нежелательным последствиям. Если вы устали, долго сидели за компьютером, прыгнуло давление, явление пройдет самостоятельно и довольно быстро. Бить тревогу нужно начинать тогда, когда симптом беспокоит постоянно, а интенсивность его проявления увеличивается. От своевременного лечения в данном случае зависит успешный исход дела.

Возможные болезни
Рассмотрим, на наличие каких болезней могут указывать вспышки:
- Отслойка желеобразного стекловидного тела – основа, центральная часть глаза, закрепляемая на сетчатке. С возрастом данная область истончается, может начинать сжиматься, расслаиваться, отходить. Когда стекловидное тело меняет положение, форму, создается негативное воздействие на сетчатку – она посылает в мозг некорректные сигналы, возникают вспышки. Особенно часто подобные световые эффекты возникают при перемещении яблока глаза. Поскольку данное состояние может прогрессировать, вызывать отслойку сетчатой структуры, меры нужно принимать немедленно. Отслойка сетчатки – прямой путь к инвалидности, слепоте, так что не допускайте ее.
- Травмы – в результате удара в глаз, попадания инородного предмета или очень сильного стресса. Если возникли вспышки, завеса, во избежание потери зрения немедленно отправляйтесь к врачу, а еще лучше вызывайте скорую.
- Мигрени – регулярные головные боли не только мешают жить, но и вызывают появление световых вспышек. Соответствующие эффекты появляются только на одном глазу или на двух сразу, могут поражать только периферийные участки. Если голова при этом не болит, можно говорить о глазной мигрени – ее лечением занимается невролог.
- Болезни сосудов – например, гипертония, сахарный диабет, другие. Вспышки вызываются быстрыми короткими спазмами, сбивается нормальный кровоток в тканях. При наличии сосудистых патологий общего характера больные жалуются на периодические вспыхивания при закрытых веках, нахождении в темноте.
- Опухоли – в мозгу или черепной коробке. Световые эффекты в таком случае будут постоянными, данные состояния опасны сами по себе.
- Воспаления сосудов, сетчатки всегда сопровождаются снижением зрительной функции, туманом перед глазами.
Удары по голове, непосредственно в глаз часто приводят к появлению вспышек, аналогичные симптомы вызывает передозировка определенными препаратами. С возрастом тоже появляется все больше негативных симптомов, так что если вам больше 40 лет, вы в зоне риска.
Откуда берутся вспышки-молнии
Не характерные, но тоже встречающиеся симптомы и световые проявления. Молнии начинаются в результате сильного давления на внешний либо внутренний уголок глаза, в результате развития опухолей глаза, отслоений сетчатки, проблем с нервами глаза. Другие причины такие же, как для обычных вспышек – мигрени, хориоидиты, проблемы с кровообращением. Возможны выраженные приступы головной боли, отеки глаз, отслаивания желеобразной стекловидной субстанции.
Диагностика
Комплексная диагностика при вспышках обязательна для исключения повреждения целостности сетчатки. Особенно опасным является повреждение бокового зрения. Диагностические методики:
- Офтальмоскопия;
- Когерентная оптическая томография;
- Ультразвук;
- Исследования остроты, полей зрения;
- Измерение давления внутри глаза;
- Флюоресцентная ангиография.
Что делать со вспышками
Лечить при вспышках нужно не симптом, а причину, которая вызвала его появление. Можно показать пациента профильному специалисту и другим врачам. Если проблемы с сетчаткой, поможет офтальмолог, если с позвоночником – невролог, хирург, сердцем – кардиолог. В тех ситуациях, когда данные врачи не смогли дать внятного ответа на тему причин развития патологии, посетите эндокринолога, терапевта. Комплексное обследование покажет реальное состояние здоровья и поможет принять эффективные меры.
При отслойках сетчатых глазных структур назначается лазерная коррекция с тампонированием, витрэктомией, при воспалениях – местные кортикостероиды, антибиотики. Лечением опухолей занимаются онкологи.
Профилактика
Главный способ профилактики появления вспышек и развития осложнений данного симптома – своевременное обращение за врачебной помощью. Специалист точно определит причину состояния, назначит лечения. Самостоятельные мероприятия не дают желаемых результатов, а при наличии системных заболеваний могут усугубить ситуацию.

Когда нужна неотложная помощь
Если вспышки беспокоят редко и не сильные, достаточно отдохнуть, и они пройдут. Но есть ситуации, когда врачебная помощь нужна обязательно и срочно:
- Вы получили травму головы, сильно ударились. Яркие продолжительные световые эффекты в данном случае – тревожный симптом, нужно исключить наличие опасных для здоровья повреждений.
- Вспышки больше похожи на зарницы длительностью в четверть часа, человек практически теряет сознание. При зарницах могут быть также маленькие пятнышки.
- Регулярное повторение световых эффектов при наличии сахарного диабета, травм. Даже если сразу после удара головой вы чувствовали себя нормально, но потом начали беспокоить характерные симптомы, нужна специализированная помощь.
Заключение
Вспышки перед глазами – оптические эффекты, указывающие на возможное наличие серьезных патологий. Не игнорируйте их, чтобы не запустить ситуацию. Если симптом беспокоит постоянно, имеет вид продолжительных зарниц, сопровождается ухудшением общего самочувствия, нужна врачебная помощь.
Своевременное лечение позволит сохранить здоровье. Важно работать не с самим симптомом, а с первопричиной, которая вызвала его появление.
Диагностика направлена на определение провоцирующих факторов, системных заболеваний, которые могли стать причиной фосфенов или просто усугубить ситуацию. Обращайтесь к офтальмологу, терапевту, неврологу или кардиологу. В любом случае нужно сначала исключить наличие зрительных проблем (например, отслойки сетчатки), а потом уже искать дальше. Лечение назначает профильный специалист с учетом причины, характера проблемы, особенностей течения патологического процесса. После травм, ушибов нужно обязательно обращаться к врачу – это опасные для здоровья состояния, особенно если есть молнии, вспышки.

 Вспышки света в глазах — это мнимое ощущение, при котором человеку кажется, что он видит различной формы светящиеся изображения (молнии, пятна, шары различного цвета).
Вспышки света в глазах — это мнимое ощущение, при котором человеку кажется, что он видит различной формы светящиеся изображения (молнии, пятна, шары различного цвета).
Это симптом, характерный для некоторых заболеваний и состояний глаз, но иногда он может сопровождать и общие патологические состояния организма. Очень часто появление вспышек сочетается с возникновением перед глазами летающих мушек. Как правило, это происходит при возникновении нарушений в сетчатке глаза.
Причины возникновения
В разных случаях, вспышки в глазах могут быть, как вполне безобидным проявлением обычного переутомления глаз, так и индикатором серьезных проблем, требующих незамедлительной медицинской помощи. К причинам их возникновения, специалисты относят:
Заднюю отслойку стекловидного тела. Гелеобразное вещество, заполняющее центральную часть глазного яблока и крепящееся к сетчатке, называется стекловидным телом. С возрастом, оно начинает сжиматься и постепенно отслаиваться от исходного места. В местах прикрепления, стекловидное тело оттягивает сетчатку, что и вызывает в глазах вспышки света. Этот симптом возникает при движении глазами, не является опасным и не требует специального лечения. Однако, задняя отслойка стекловидного тела – диагноз, требующий динамического наблюдения у офтальмолога. Ведь безобидное проявление иногда маскирует более грозное состояние — отслойку сетчатки, которая без своевременной медицинской помощи, способна привести к необратимой слепоте.
Отслойки и разрывы сетчатки. В некоторых случаях вспышки света перед глазами свидетельствуют о начале отслойки сетчатки. Особенно стоит насторожиться, если эти симптомы возникают после серьезной физической нагрузки либо сильного стресса. При отслойке или разрывах сетчатки, вспышки света, как правило, сопровождаются возникновением перед глазом завесы на фоне резкого снижения зрения. Отслойка сетчатки требует неотложного вмешательства специалистов и госпитализации пациента.
Мигрень. Зрительные симптомы нередко предшествуют приступам головной боли у пациентов с мигренью. При этом, вспышки света могу выглядеть яркими зигзагообразными линиями, геометрическими узорами или мириадами блесток. Обычно они появляются по периферии полей зрения, на одном или сразу обоих глазах. Правда, легкие световые вспышки могут возникать в глазах и вне приступа головной боли. Такое состояние носит название глазной мигрени. Его лечением должен заниматься врач-невролог.
Сосудистые заболевания. К ним относится гипертония, сахарный диабет и пр. Нередко, при общих хронических сосудистых патологиях, люди отмечают периодическое появление перед глазами вспышек в темноте либо при закрытых глазах. Это объясняется кратковременными спазмами в сосудах и нарушением в ткани сетчатки тока крови.
Опухоли в затылочной доле головного мозга. В этом случае вспышки света носят постоянный характер, имеют различный цвет и форму.
Воспалительные процессы сетчатой и сосудистой оболочек. Такие заболевания глаз, как ретинит и хориоидит могут сопровождаться вспышками света перед глазами. Однако при них существуют и дополнительные симптомы, указывающие именно на воспаление, при том, что оба заболевания протекают безболезненно: это ухудшение зрения и затуманенность видимых объектов.
Травмы глаз или головы. В данном случае, вспышки перед глазами ощущаются в момент удара – нанесения травмы.
Токсическое воздействие на организм. К примеру, передозировка определенными лекарственными веществами или наркотическими препаратами нередко приводит к возникновению перед глазами вспышек света.
Лечение
Обычно, вспышки света в глазах, как симптом возникают однократно, больше не повторяясь. Правда, в случае задней отслойки стекловидного тела вспышки света в глазах могут беспокоить пациента с разной периодичностью, однако они не представляют угрозы и специального лечения не требуют. В других случаях для устранения проблемы, нужно обязательно пройти диагностику и выяснить причину ее возникновения. К примеру, при воспалениях сетчатки и сосудистой оболочки, вспышки в глазах полностью исчезают после проведенного офтальмологом лечения.
Хотя очень часто лечением вспышек в глазах после обследования занимается вовсе не офтальмолог, а невролог, эндокринолог или терапевт. Но на прием лучше прийти сначала к офтальмологу. Это вполне объяснимо, ведь самым неотложным состоянием при возникновении этого симптома является отслойка сетчатки, угрожающая полной потерей зрения. Именно ее и нужно исключить при возникновении вспышек в глазах. И уже потом методично заниматься поиском и устранением других причин приведших к этому неприятному явлению.
В нашей клинике каждый пациент имеет возможность пройти все необходимые диагностические процедуры без утомительных очередей в удобное для него время. А также проконсультироваться с высококвалифицированным специалистом по всем интересующим его профильным вопросам и при необходимости получить своевременную медицинскую помощь.
Что делать при вспышках в глазах
В большинстве случаев зрительный симптом “вспышки света в глазах” возникают однократно и не повторяются.
Вспышки в глазах – что это? Симптом вспышки света – это ложное ощущение, которое возникает в глазах. При этом человек видит светящиеся изображения различной формы. Они могут быть в виде молний, шаров, вспыхивающих пятен различного цвета.
Симптом вспышек в глазах это один из распространенных глазных жалоб. Очень часто сочетается с жалобой появления летающих мушек перед глазом. Как правило свидетельствует о наличии нарушений в сетчтатке.
Причины возникновения вспышек в глазах.
Вспышки перед глазами могут быть довольно безвредным симптомом, связанным с обычным переутомлением глаз. Однако причина вспышек в глазах может быть индикатором наличия серьезной проблемы, которая требует незамедлительного лечения. Перечислим основные причины вспышек в глазах.
1.Задняя отслойка стекловидного тела. Стекловидное тело – это гелеобразное вещество, которое заполняет центральную часть глаза и прикрепляется к сетчатке. С возрастом , стекловидное тело сжимается и отслаиваться от своего места. Стекловидное тело тянет сетчатку и вызывает вспышки света в глазах. Появляются подобные симптомы при движении глаза. Специального лечения не существует. Однако при подобном диагнозе необходимо проходить регулярное глазное обследование, Симптомы отслойки стекловидного тела могут скрывать развитие более грозного заболевания – отслойки сетчатки. которое может привести к необратимой потере зрения.
2.Отслойка сетчатки и разрывы сетчатки. Вспышки света перед глазами могут быть признаком начала отслоения сетчатки. Особенно стоит обратить внимание если эти симптомы появились у вас после интенсивной физической нагрузке или сильного стресса. Вспышки света могут сопровождаться появлением завесы перед глазом и резким снижением зрения. Отслойка сетчатки требует оказания неотложной медицинской помощи.
3.Мигрень. Перед приступами головной боли могут появляться зрительные симптомы Вспышки света, при этом могу выглядеть как яркие белые зигзагообразные линий, блёстки или геометрические узоры часто сопровождают мигрень. Вспышки обычно появляются в периферийных полях зрения и могут появляться на одном или двух глазах. Легкие световые вспышки в глазах могут происходить и без головной боли. Это явление, называется – глазная мигрень. Лечением этой проблемы занимаются врачи неврологи.
4.Сосудистые заболевания (гипертоническая болезнь, сахарный диабет и др.) Иногда при хронических сосудистых общих заболеваниях люди жалуются на периодическое появление вспышек перед глазами в темноте или при закрытых глазах. Связано это с кратковременными спазмами и нарушением кровообращения в самой ткани сетчатки.
5.Внутричерепные опухоли затылочной доли головного мозга. Вспышки света при этой причине бывают различного цвета и формы. Носят постоянный характер.
6.Воспалительные заболевания сетчатки и сосудистой оболочки ( ретинит, хориоидит). Всегда сопровождаются с дополнительными симптомам воспаления: снижения зрения и затуманенности глаза.
7.Травма глаза или удар по голове может привести к появлению вспышек света перед глазами. Передозировка некоторыми лекарственными препаратами так же может привести к человеку, чтобы видеть вспышки света.
Лечение вспышек света в глазах
В большинстве случаев зрительный симптом “вспышки света в глазах” возникают однократно и не повторяются. При задней отслойке стекловидного тела пациентов может беспокоить периодические вспышки в глазах, однако они не требуют специального лечения. В остальных случаях чтобы устранить проблему вспышек света в глазах, необходимо выяснить причину ее возникновения. Например, при ретинитах и хориоидитах, после лечения, вспышки в глазах полностью проходят.
Иногда, для выявления причин и лечения вспышек в глазах необходимо комплексное обследование не только у врача-офтальмолога, но и у невролога, терапевта и эндокринолога.
Приходите на диагностику в КазНИИ глазных болезней по адресу: Алматы, улица Толе би, 95а (угол улицы Байтурсынова).
Телефон : +7 (775) 007 01 00; +7 (727) 279 54 36.
Больше новостей в Telegram-канале «zakon.kz». Подписывайся!
При появлении в глазах вспышки человек видит светящиеся изображения, которые могут иметь различную форму. Они могут быть в виде молний, белых шаров или вспыхивающих пятен разных оттенков.

Причины данного явления
Вспышки в глазах постоянного или периодического характера могут появляться под влиянием следующих факторов:
- Отслоение стекловидного тела сетчатки — появление такого патологического процесса наиболее распространено среди людей пожилого возраста. При этом, чем старше человек, тем выше риск возникновения данного недуга. Симптомы такого происхождения обычно появляются во время движения глаз или после резкого поворота головы.

Отслоение стекловидного тела
- Приступы мигрени — вспышки перед глазами в темноте могут возникать вследствие серьезных невралгических проблем. В этом случае данный симптом проявляется в сочетании с сильными головными болями. Однако если имеет место глазная мигрень чисто офтальмологического характера, то болевые ощущения могут отсутствовать.
- Отслоение сетчатки глаза — такой патологический процесс может развиться в результате сильных физических нагрузок или нервного перенапряжения. При этом вспышки в глазах сопровождаются снижением зрения. При отсутствии своевременной медицинской помощи может произойти полная потеря зрения!
- Сосудистые заболевания — яркие вспышки при открытых или при закрытых глазах очень часто мучают людей, страдающих диабетом, гипертонией и сердечно-сосудистыми заболеваниями. Чаще всего такой симптом возникает в темноте в левом глазе. Причины данного явления заключаются в спазме глазных сосудов. В некоторых случаях глаза могут помутнеть, что свидетельствует о развитии серьезных нарушений в организме, требующих срочного хирургического вмешательства.
- Новообразования в головном мозге — опухоли в затылочной области мозга в большинстве случаев сопровождаются светящимися вспышками разной формы и другими, более серьезными симптомами.
- Воспалительные процессы в клетках сосудистых тканей глаз — такой недуг является одной из наиболее распространенных причин, по которой возникают вспышки в глазах. При этом может наблюдаться постепенное снижение зрения.
- Травмы и механические повреждения — любые ушибы и удары в лицевой области провоцируют появление вспышки света в глазах. Сопутствующими симптомами являются головокружение и головные боли различной интенсивности. Данные симптомы могут проходить самостоятельно спустя некоторое время. Однако в некоторых случаях они могут свидетельствовать об отслоении сетчатки.
Нередко появляются вспыхивающие молнии в глазах при шейном остеохондрозе, катаракте, отеке роговицы или вследствие нарушений функционирования мозжечка.
Такой симптом очень часто наблюдается у людей старше 40 лет. Причины заключаются в естественных процессах старения организма и снижения зрительной способности. Полностью устранить подобные вспышки в глазах практически невозможно.
Молния в глазах вспыхнет и в том случае, если человек носит неправильно подобранные контактные линзы. Реже причины, почему это появилось, заключаются в следующих факторах:
- сильное трение глаз;
- хроническая усталость;
- резкие движения головой;
- взгляд на яркий источник света;
- повреждение линз на очках.
Лишь иногда появляющиеся вспышки не являются серьезным поводом для обращения к врачу, например, когда симптом возникает из-за злоупотребления алкоголем, частого курения. В остальных случаях рекомендуется обратиться за помощью к специалисту для выяснения причины.
Диагностика
Почему вспыхивает молния перед глазами, определить поможет офтальмолог. В этих целях могут использоваться следующие диагностические мероприятия:
- Офтальмоскопия — с помощью специального устройства специалист исследует глазное дно и определяет состояние тканей сетчатки, диска зрительного нерва и сосудистых тканей.

Офтальмоскопия
- Ультразвуковое исследование глазного яблока — данный диагностический метод обычно применяется в том случае, если результатов первичного осмотра было недостаточно для установки точного диагноза.
- Проверка качества зрения.
- Когерентная томография — такой способ обследования подразумевает осуществление визуализации структур глаза бесконтактным методом. При этом врач получает результаты более высокого разрешения, чем во время УЗИ.
- Электротонография — данный метод диагностики позволяет измерить глазное давление.
- Флюоресцентная ангиография — представляет собой рентгенологическое обследование, которое помогает изучить состояние сосудистых тканей в глазном яблоке.
- Периметрия — с помощью такого диагностического метода определяются границы зрительного поля. Это помогает выявить возможные нарушения.
Способы лечения
Способ терапии определяется врачом после того, как будут выявлены причины и осуществлены все диагностические мероприятия. В большинстве случаев требуется комплексное лечение, предусматривающее выполнение пациентом всех предписаний специалиста.

Наиболее часто используются следующие терапевтические меры:
- В случае если вспышка перед глазами имеет воспалительное происхождение, назначаются антибиотики или кортикостероидные лекарственные средства.
- Механические повреждения или отслоение сетчатки в большинстве случаев требуют осуществления оперативного вмешательства. В настоящее время используются наиболее безопасные и безболезненные способы хирургической операции.
- Наиболее серьезной и опасной причиной появления вспышек являются новообразования различной локализации. Такое заболевание требует осуществления лечения онкологического характера, которое назначается врачом-онкологом.
- Если при появлении молний глаз закрывается самопроизвольно, скорее всего, нарушение вызвано механическим повреждением. В этом случае требуется консультация травматолога.
Основное лечение молний перед глазами предусматривает устранение непосредственной причины патологического процесса, поскольку вспышки являются всего лишь сопутствующим симптомом различных заболеваний. Если световые вспышки имеют продолжительность более нескольких секунд, обязательно нужно обратиться за помощью к врачу. Это поможет избежать большого количества осложнений.
Видео
Мерцание в глазах: причины, диагностика, лечение
Многие сталкивались с неприятным мерцанием в глазах. Такое явление может произойти лишь разово, но в некоторых случаях оно становится регулярным, периодически напоминая о себе. Причины мерцания в глазах зачастую заключаются в развитии серьезных заболеваний, о которых должен знать каждый. Определить, что именно могло вызвать такой симптом, помогут знания о том, как проявляются те или иные болезни, связанные с мерцанием.

Особенности мерцания
Мерцание может проявляться в различных формах. Точное описание картинки, которую видит больной, позволяет сузить круг возможных заболеваний, т.к. для многих из них характерны особые формы мерцания. Перед посещением врача очень важно проанализировать все особенности явления и запомнить все, что удается увидеть во время очередного приступа.
Наиболее распространенные формы:
- Зигзагообразные объекты. Очень часто возникают при резкой смене положения, кашле или чихании. Чаще всего проходят самостоятельно, но при регулярном появлении требуется консультация врача. Могут сопровождаться расплывчатостью зрения, дымкой, радужными пятнами или свечением вокруг источников света, а также болью внутри различных областей головы. Возрастные физиологические изменения, повреждения сосудов, присутствие инородного тела в глазе, неправильный подбор очков, мигрень, дефицит железа, беременность – основные причины появления мерцания в виде змейки или зигзага.
- Радужные круги. Цветной ореол, возникающий перед глазами, зачастую появляется при их усталости или перенапряжении. Иногда сопровождается покраснением глазного яблока, слезоотделением или болями. Может свидетельствовать о развивающейся катаракте или глаукоме. Вместо кругов иногда может появляться длинная дуга.
- Лазерные блики. Как радужные круги, блики на глазах образуются при их сильном переутомлении или излишней нагрузке. Также они могут означать, что у человека возникли серьезные проблемы с сетчаткой. Такое возможно при условии, что явление носит периодический и краткосрочный характер. Отек роговицы, катаракта, длительное воздействие ярких источников света, использование низкокачественных глазных линз – наиболее распространенные причины бликов.
- Зайчики. Яркие вспышки света или светящиеся пятна часто сопровождаются болезненными ощущениями внутри головы. Они могут свидетельствовать как о простой усталости глаз, так и о проблемах с позвоночником, давлением, сосудами или головным мозгом.
- Рябь. Появление ряби в глазах связано с офтальмологическими заболеваниями или остеохондрозом. Человеку во время приступа сложно видеть мелкие объекты, т.к. ему мешают разрывы и нечеткость картинки.
Большинство людей могут точно определить, что именно они видят. Некоторым же сделать это очень трудно, т.к. явление может быть специфичным, из-за чего становится сложно уловить те самые дефекты зрения и рассказать о них врачу.

Мерцание в глазах может появляться в виде различных зубчатых молний, точек, полосок, зигзагов, пятен, кругов, спиралей и других геометрических фигур. Они бывают радужными, цветными, белыми, черными или полупрозрачными.
Причины
Мерцание может быть совершенно безвредным. Оно возникает у здоровых людей при неправильном питании, злоупотреблении алкоголем, ношении неправильно подобранных средствах коррекции зрения, приеме некоторых лекарственных препаратов, эмоциональном истощении, отравлении, перегреве или солнечном ударе. Но причины могут быть намного серьезнее.
Появление мерцания может быть вызвано следующими проблемами со здоровьем:
- Мигрень. Незадолго до приступа у больного могут появиться блестки, сверкающие узоры или яркие белые зигзаги перед глазами. Они присутствуют в одном глазе или сразу в обоих, а большая их часть скапливается сбоку в периферийном зрении. Могут увеличиваться при закрытых глазах или в темноте.
- Повреждения сосудов. При хронических сосудистых заболеваниях, разрушающих структуру артерий и вен, в поле зрения могут появляться зайчики. Это вызвано спазмами и нарушением кровообращения. Наиболее заметны симптомы при закрытых глазах.
- Гипертония. При повышенном давлении перед глазами могут мерцать разные фигуры, что сопровождается головной болью, головокружением, снижением работоспособности и повышенной утомляемостью.
- Гипотония. С понижением давления сосуды испытывают нехватку крови, из-за чего может появляться мельтешение разных узоров перед глазами.
- Сахарный диабет. Болезнь, оставшаяся без лечения, приводит к серьезным повреждениям сосудов головного мозга и глаз. Могут возникнуть блики перед обоими глазами, яркие вспышки, мушки, временно размытые части видимой картинки, а также ощущение постоянного холода.
- Анемия. Снижение уровня гемоглобина всегда сочетается с головокружением, слабостью, одышкой, сухостью кожи, общей бледностью тела, дрожанием конечностей, шумом в ушах. Зачастую при этом появляются спирали, полоски или точки перед глазами.
- Опухоль мозга. При росте новообразований происходит сдавливание сосудов и нервов, из-за чего возникает мелькание различных фигур перед глазами, которые могут быть черными, белыми или даже цветными. Явление носит постоянный характер и может вызывать трудности с фокусировкой взгляда.
- Травмы головы или глаз. В большинстве случаев даже легкие травмы вызывают вспышки яркого света, помутнение сознания, слабость и головные боли.
- Воспаление сетчатки. На фоне воспалительного процесса начинает расплываться изображение, а также образуется неприятное мелькание мушек или точек.
- Отслоение стекловидного тела. Почти всегда это происходит при старении организма. Когда стекловидное тело отслаивается, оно вызывает вспышки света, искры и бесцветные пятна, при которых начинает белеть вся картинка. Симптомы усиливаются при движении глаз и локализуются сбоку.
- Разрыв или отслоение сетчатки. При разрывах и отслоениях сетчатки могут появляться вспышки перед глазами, которые зачастую сопровождаются дымкой и резким помутнением зрения. Сильнее всего это проявляется утром после сна.
- Осциллопсия. При таком заболевании человеку может казаться, что при повороте головы некоторые объекты начинают летать или перепрыгивать на другое место. Это сопровождается мерцанием в глазах, появлением белых пятен, а также кратковременным снижением зрения вплоть до полного его отсутствия.
- Шейный остеохондроз. Зайчики появляются в глазах при смещении позвонков, из-за которого происходит защемление нервных окончаний и сосудов. Больные практически всегда испытывают неприятные боли, приходящие в виде волны.
- Гормональные изменения. Они происходят при беременности, наступлении климактерического периода и половом созревании. Практически всегда сопровождаются кратковременным миганием перед глазами зубчатых ниточек, точек, блестящих пятен в зоне периферийного зрения.
- Эклампсия. При позднем токсикозе могут появиться солнечные зайчики, яркие полоски или точки, которые будут светиться и медленно летать перед глазами.
При любом из перечисленных заболеваний мерцание может стать постоянным явлением, т.к. без лечения никаких положительных изменений произойти не может. Если возникли подозрения на развитие болезни, то у человека есть серьезный повод обратиться к врачу.
Словить больших зайчиков и пятна в виде яркого света можно, просто посмотрев на процесс сварки. Неприятные ощущения после даже одного взгляда будут присутствовать еще несколько минут. Чтобы от них избавиться, нужно много моргать.
Диагностика
Если мерцания стали регулярными или сопровождаются серьезными симптомами, то без посещения врача не обойтись. Сначала нужно посетить офтальмолога. После осмотра и короткой беседы врач определит, есть ли необходимость консультироваться с другими специалистами, а также назначит несколько важных обследований.
Потребуются:
- Анализы крови и мочи;
- Офтальмоскопия;
- УЗИ;
- КТ.
Проходить обследования нужно в кратчайшие сроки, т.к. некоторые заболевания требуют максимально быстрого терапевтического воздействия. При затягивании есть риск столкнуться с осложнениями, лечить которые будет очень трудно.

Лечение
Когда причины бликов в глазах будут точно определены, врач выпишет необходимое лечение. Оно может включать препараты различного спектра, что зависит от типа заболевания. Могут назначить следующие виды препаратов:
- Глазные капли.
- Противобактериальные и антивирусные таблетки.
- Лекарства, направленные на нормализацию давления.
- Средства для понижения уровня глюкозы.
- Витаминные комплексы.
В большинстве случаев пациентам назначают Эмоксипин или Вобэнзим. Оба препарата предназначены для глаз. Первый улучшает их здоровье и укрепляет сосуды, а второй снимает воспаления и боли. Они показывают высокую эффективность в борьбе с большинством болезней, связанных с органами зрения.

При отсутствии противопоказаний можно делать легкий массаж глазных яблок. Это позволит улучшить кровоток и снимет напряжение. С его помощью можно убирать появившиеся перед глазами мерцающие зигзаги буквально за 5 минут.
Дополнительно могут назначать гомеопатические средства: Теридион, Крокус, Игнация. Эффективность их применения не доказана, но некоторые врачи склонны считать, что такие препараты достаточно результативны.
Народные методы
Избавляться от мерцания можно в домашних условиях. Справиться с проблемой помогут народные средства, хорошо зарекомендовавшие себя ранее. Большое разнообразие методов может вводить в заблуждение, из-за чего пострадает эффективность такого лечения. Поэтому рекомендуется отдать предпочтение следующим способам:
- Мед с соком алоэ. Смешать их в равном количестве, привести к однородной консистенции. Закапывать в глаза по 2 капли утром, днем и вечером. Курс лечения – 2 недели.
- Сок огурца. Натереть огурец на терке, выдавить через марлю весь его сок. Смешать с водой в равном количестве, промокнуть в смеси ткань и положить на глаза.
- Отвар ромашки. Залить 3 ложки цветков 250 мл кипятка, оставить под крышкой до полного остывания, процедить. Промывать глаза смесью ежедневно один раз.
После применения таких средств мерцающие пятна перед глазами должны перестать образовываться. Однако стоит заранее проконсультироваться с доктором, т.к. в некоторых случаях народные методы могут быть противопоказаны.

Заключение
Зигзаги в глазах могут появляться при неправильном образе жизни. Поэтому достаточно начать следить за своим питанием, отказаться от вредных привычек, заняться спортом и избегать сильных психоэмоциональных нагрузок, чтобы снизить риск возникновения подобных сложностей со здоровьем. Если проблема все же появилась, то нужно лишь принимать назначенные доктором лекарства и не переставать придерживаться здорового образа жизни.
Вспышки света – это уколы или пятна света, которые вы видите в поле своего зрения. Люди часто говорят, что видеть вспышки света – это как видеть «падающие звезды» или «молниеносные полосы». Вспышки света в вашем видении приходят изнутри вашего глаза. Они не вызваны светом или чем-то еще вне вашего тела.
Большинство вспышек происходит, когда гель стекловидного тела внутри глаза сжимается или изменяется, натягивая сетчатку (светочувствительная подкладка глаза).Вспышки света могут также случиться, если вы попали в глаз или слишком сильно потерли глаза. В обоих случаях вспышки вызваны физической нагрузкой на сетчатку.
Вспышки света обычно появляются, а затем быстро исчезают. Напротив, яркие пятна, линии или пятна, которые появляются и остаются на месте в течение определенного периода времени, могут быть аурой мигрени или симптомом другого состояния. Аура мигрени может выглядеть как мерцающие неровные линии или выглядеть волнистой, как волны тепла. Аура мигрени может появиться, даже если у вас не болит голова.
Лучи света, которые вы можете видеть вокруг ламп, фар или уличных фонарей, могут быть симптомом катаракты или следствием интраокулярной линзы (ИОЛ) или рефракционной хирургии.
Многие люди видят случайные вспышки света, особенно с возрастом. Эти случайные вспышки обычно безвредны, но вы должны обсудить их со своим офтальмологом во время осмотра глаз. Однако, , если вы вдруг начнете видеть повторяющиеся вспышки света, это может стать серьезной проблемой , особенно если у вас также есть облачные поплавки или изменения зрения.
Позвоните своему врачу прямо сейчас, если:
- Вы внезапно начинаете видеть вспышки, когда раньше не видели.
- У вас внезапное увеличение вспышек света.
- Вы видите вспышки света вместе с облачностью или темными пятнами в вашем видении.
- Вы видите темную область или «занавес» на вашем видении.
- Вы видите вспышки света после удара в глаз или лицо.
Внезапное появление новых поплавков и вспышек может означать, что ваша сетчатка порвалась или отделилась.Это очень серьезное заболевание, которое ваш офтальмолог должен лечить быстро, чтобы предотвратить слепоту.
Нет лечения случайных вспышек света, вызванных изменениями стекловидного тела от старения. Случайные вспышки не причиняют никакого вреда, и большинство людей привыкли к ним через некоторое время. Если вы видите много вспышек света, лечение основного заболевания обычно уменьшает количество вспышек, которые вы видите.
Эти условия могут вызвать вспышек света :
Другие симптомы, которые могут выглядеть как вспышки света, включают:
Для получения дополнительной информации см. Также: Вспышки и вспышки
,
Камера фиксирует момент, когда яркие вспышки освещают темную сторону Луны, когда два метеорита врезаются в поверхность Луны
- Первый из двух небольших метеоритов упал на поверхность Луны 17 июля
- Почти ровно за 24 часа позже вторая врезалась в ту же сторону луны.
- Астрономы оценили, что две космические скалы были размером с грецкий орех
Шайенн Макдональд для Dailymail.ком
Опубликовано: | Обновлено:
Астрономы запечатлели моменты, когда две яркие вспышки осветили темную сторону Луны, когда метеориты размером с грецкий орех врезались в поверхность в начале этого месяца.
Хотя удары по Луне не так уж редки, эти события быстротечны, что затрудняет их обнаружение.
Исследователям с помощью Системы обнаружения и анализа воздействий на Луну (MIDAS) удалось отследить явление в действии, координировав телескопы в трех обсерваториях в Испании.
Прокрутите вниз для видео

Астрономы запечатлели моменты, когда две яркие вспышки осветили темную сторону Луны, когда метеориты размером с грецкий орех врезались в поверхность в начале этого месяца. По данным Европейского космического агентства, столкновения произошли в течение 24 часов друг от друга.
Первый из двух метеоритов упал на Луну 17 июля.
И 24 часа спустя, второй космический камень оказал свое влияние.
Несмотря на то, что каждый из столкновений вызвал яркую вспышку, эксперты говорят, что эти объекты были относительно небольшими, каждый из которых, вероятно, соответствовал размеру грецкого ореха.
Фрагменты были, вероятно, побочным продуктом метеорного потока Альфа-Козерог, согласно ESA.
Этот метеорный поток происходит, когда Земля и Луна проходят через хвост кометы 169P / NEAT.
MIDAS контролирует удары по лунной поверхности, используя серию телескопов в Испании. ESA поясняет, что каждая из них оснащена высокочувствительными ПЗС-видеокамерами.

По данным Европейского космического агентства, первый из двух метеоритов упал на Луну 17 июля.И 24 часа спустя, второй космический камень оказал свое влияние. Эксперты говорят, что эти объекты были относительно небольшими, вероятно, размером только с грецкого ореха
Отснятый обсерваториями отснятый материал дает нам беспрецедентный доступ к этим недолговечным явлениям.
«Изучая метеориты на Луне, мы можем определить, сколько скал воздействует на нее и как часто, и на основании этого мы можем определить вероятность воздействия на Землю», – говорит Хосе Мария Мадьедо из Системы обнаружения и анализа воздействий Луны (MIDAS). ).По словам Мадьедо,
Лунные затмения, такие как событие на прошлой неделе, также облегчают обнаружение потенциальных воздействий, поскольку они еще больше затемняют поверхность.
«В Мидасе мы наблюдаем удары по« темной стороне »луны, а это означает, что вспышки ударов выделяются на темной лунной земле», – говорит Мадьедо.


Темная сторона луны – это любая область, не освещаемая солнцем в любой момент времени.
КАК НАСА ПОДДЕРЖИВАЕТ СВОИ УСИЛИЯ, ЧТОБЫ ОСТАНОВИТЬ МЕРТВЫЕ АСТЕРОИДЫ, УДАЛЯЮЩИЕ ЗЕМЛЮ?
Правительство США наращивает усилия по защите планеты от входящих астероидов, которые могут уничтожить целые регионы или даже континенты.
21 июня Национальный научно-технический совет опубликовал 20-страничный отчет, в котором содержится призыв к улучшению обнаружения, отслеживания и отклонения астероидов.
Инициатива, поддержанная НАСА, федеральными должностными лицами по чрезвычайным ситуациям и Белым домом, направлена на координацию усилий в течение следующих 10 лет для обнаружения и реагирования на возможные угрозы в окрестностях Земли, если они возникнут.
К околоземным объектам (NEO) относятся все астероиды и кометы, которые находятся на орбите в пределах 30 миллионов миль от Земли, сказал Наса.


Правительство США наращивает усилия по защите планеты от входящих астероидов, которые могут уничтожить целые регионы или даже континенты (изображение)
Хотя вероятность удара астероида может быть низкой, последствия могут быть катастрофическими.
Пока что ученые не знают ни одного астероида или кометы. Но к нам можно подкрасться – и поэтому правительство хочет лучшего плана.
Офицер Nasa по планетарной обороне Линдли Джонсон говорит, что ученые обнаружили 95 процентов всех околоземных объектов размером один километр (две трети мили) или больше.
Но охота все еще продолжается на оставшиеся пять процентов и меньшие камни, которые все еще могут нанести большой урон.
В новом документе, озаглавленном «Национальная стратегия и план действий по обеспечению готовности околоземных объектов», определены пять стратегических целей по снижению риска удара астероида.
К ним относятся более совершенные методы обнаружения и отслеживания объектов, улучшенное моделирование, разработка технологий для отклонения ОСЗ, расширение международного сотрудничества по этому вопросу и создание аварийных процедур.
Темная сторона луны – это любая область, не освещаемая солнцем в любой момент времени.
В прошлом году ЕКА запустила 22-месячный проект по изучению подобных лунных вспышек с целью лучшего понимания деятельности околоземных объектов.
Эта система предназначена для того, чтобы позволить исследователям впервые измерить температуру ударных вспышек на темной стороне луны, чтобы лучше предсказать потенциальные угрозы Земле.
В проекте NELIOTA используется отремонтированный 1.2-х метровый телескоп Kryoneri, управляемый Национальной обсерваторией Афин.
Поделиться или прокомментировать эту статью:
,- Сообщества
- Диабет
- Тип 1
- Тип 2
- Профилактика
- Общее здоровье
- Диета и Фитнес
- Женское здоровье
- Мужское здоровье
- Сердце
- Болезнь сердца
- Сердечный ритм
- Высокое кровяное давление
- Беременность
- Беременность
- 35+ лет
- Психическое здоровье
- Вопросы психического здоровья
- Тревога
- Депрессия
- Тенденции
- Коронавирус
- Все сообщества »
- Информация
- Диабет
- Беременность
- Женское здоровье
- Диета и Фитнес
- Болезнь сердца
- Психическое здоровье
- Насчет нас
- войти в систему
Плавающие и вспышки в глазах
Точки и линии (всплывающие) или вспышки света в глазах являются общими. Они обычно не серьезны.
Флоутеры и вспышки обычно безвредны
Если вы иногда видите:
- поплавки – такие как маленькие темные точки, волнистые линии, кольца или паутина
- вспышек света
, по вашему мнению, обычно не является признаком чего-либо серьезного, особенно если:
- у тебя были они давно
- не хуже
- ваше зрение не затронуто
Вспышки могут прекратиться сами по себе, и поплавки часто становятся менее заметными, когда вы к ним привыкаете.
Срочный совет: получите совет от 111 сейчас, если:
- поплавки или вспышки появляются внезапно
- всплывающих или внезапных вспышек увеличивается в количестве
- у тебя темная «завеса» или тень, движущаяся по твоему зрению
- у тебя тоже затуманенное зрение
- у вас также есть боль в глазах
- поплавки начинают после операции на глазу или травмы глаза
Это может быть признаком серьезной проблемы с задней частью глаза, которая может навсегда повлиять на ваше зрение, если его не лечить быстро.
111 скажет вам, что делать. Они могут сказать вам правильное место, чтобы получить помощь, если вам нужно кого-то увидеть.
Зайдите на 111.nhs.uk или позвоните 111.
Другие способы получить помощьПолучить срочное посещение оптики
Вы можете проверить свои глаза у оптиков.
Позвоните ближайшему к вам оптику и спросите, можно ли срочно записаться на прием.
Найти оптику
Что происходит при вашем назначении
Ваши глаза будут проверены, чтобы узнать, не нужно ли вам обратиться к окулисту (офтальмологу) для дополнительных анализов или лечения.
Обычно вам требуется лечение, только если у вас есть проблемы, которые могут повлиять на ваше зрение.
Причины поплавков и вспышек
Много людей, особенно пожилых людей, получают плавающие предметы и вспышки.
Они обычно вызваны безвредным процессом, называемым отслойкой заднего стекловидного тела (PVD), который происходит, когда вы становитесь старше.
Иногда они могут быть вызваны отслойкой сетчатки.
Это серьезное состояние, при котором тонкий слой, который посылает сигналы в мозг (сетчатка), отрывается от задней части глаза. Это может привести к постоянной потере зрения, если не лечить.
Вспышки и вспышки могут также произойти без видимой причины.
Последняя проверка страницы: 4 августа 2017
Следующая проверка должна быть произведена: 4 августа 2020
Ванны с бишофитом показания и противопоказания: Бишофитовые ванны. Показания и противопоказания, отзывы врачей
Бишофитные ванны: показания и противопоказания, отзывы


Бишофит — природный минерал, водный хлорид магния с примесями микроэлементов и солей. Добывается он из земляных недр для использования в медицинских целях. Вещество хорошо растворяется в обычной воде, что делает возможным его применение для целебных ванн. Подобные процедуры предлагаются в клиниках и санаториях. Концентрированный раствор bishofit можно приобрести в аптеке, чтобы провести целебную ванну в домашних условиях. Делать это желательно по назначению лечащего врача.
Кому показаны ванны с бишофитом?
Минеральные соединения бишофита способствуют укреплению здоровья и оказывают положительное воздействие на весь организм. Ванны с веществом отличаются противовоспалительным, противомикробным и обезболивающими действиями. Регулярное применение хорошо сказывается на коже: она становится гладкой и упругой, мелкие морщинки исчезают.
В состав бишофита входит магний. Он позволяет активировать важные биологические процессы человеческого организма, усилить регенерацию тканей, повысить иммунитет и наполнить клетки полезными веществами. За счет высокого содержания брома лечебные ванны способствуют уменьшению стресса, помогают пациенту успокоиться.
Ванны с бишофитом специалисты рекомендуют при:
- люмбалгии;
- воспалениях органов женской репродуктивной системы;
- остеохондрозе;
- ревматоидном артрите;
- заболеваниях суставов;
- артрозе;
- радикулите;
- неврите;
- гипертонии;
- атеросклерозе;
- вегето-сосудистой дистонии.
Нередко ванны с бишофитом используют для того, чтобы похудеть. Дополнительно рекомендуется делать обертывание с минералом. Это позволяет быстро избавиться от целлюлита на бедрах. Снижение веса происходит постепенно, для стойкого результата необходимо сделать курс из 10-12 процедур.
Инструкция по использованию бишофита
Для домашней лечебной процедуры раствор добавляется в теплую воду (соотношение — 2 л бишофита на 100 л обычной воды). Содержимое тщательно размешивается. Рекомендованная длительность первого приема — не более 10 минут. Если во время ванны появятся неприятные ощущения или побочные эффекты, нужно прекратить процедуру и смыть остатки состава проточной водой.
При необходимости проводятся местные ванны: раствор разводится в воде в пропорциях 1:50, в жидкость опускаются ноги или кисти рук. Длительность сеанса — 20-30 минут, в зависимости от температуры воды. Чем она горячее — тем короче должен быть контакт.
Противопоказания к процедуре
Даже при появлении заметного целебного эффекта принимать ванны с бишофитом слишком часто не рекомендуется. Постоянные воздействия опасны появлением раздражений на коже. Максимальная длительность курса — 20 процедур, между ними обязательны длительные промежутки. Перед набором ванны необходимо изучить инструкцию по применению раствора.
К противопоказаниям относятся:
- индивидуальная непереносимость вещества;
- бромизм;
- йодизм;
- заболевания в стадии обострения;
- перепады артериального давления;
- дерматологические проблемы;
- регулярные ишемические атаки.
При «передозировке» минералом или неправильном применении ванны возможно появление бальнеологической реакции. Для нее характерно учащение сердцебиения, головные боли, сильная слабость. В редких случаях происходит обострение имеющегося заболевания. Подобные проявления требуют остановки лечебного курса и обращения к врачу.
Перед первой процедурой желательно провести тест на переносимость бишофита. Для этого капля неразбавленного раствора наносится на чувствительную кожу локтевого сгиба и легонько растирается. Проверять реакцию можно через 2 часа. Если цвет покровов не изменился и нет аллергической реакции — ванны разрешаются. При покраснении, зуде или жжении — запрещены.
Отзывы
Василий: Про бишофит слышал еще от деда. Он ездил в санаторий лечиться, там ему делали ванны и компрессы с этим веществом. После появления радикулита получил подобное предписание от врача. Курс только начал, но результат уже есть — боли в суставах прошли, могу нормального двигаться. Надеюсь, дальше будет еще лучше.
Надежда: Прохожу курс бишофитных ванн 1-2 раза в год. Впервые раствор посоветовали после перелома лодыжки, была сильная отечность, которую никак не получалось убрать. Делала ножные ванночки, теперь просто принимаю полноценные ванны. На суставные болезни влияет хорошо, бонусом — хорошая и упругая кожа.
Виталий: Курсом ванны с бишофитом не делаю, скажу сразу. Только при появлении боли из-за остеохондроза и радикулита. Делаю воду погорячее, добавляю раствор и 15-20 минут просто расслабляюсь. Эффект заметен сразу. Боль проходит, мышцы словно освобождаются от оков, будто никакой проблемы и не было.

 Загрузка…
Загрузка…Ванна бишофит показания противопоказания
Когда немецкий учёный Г. Бишоф обнаружил странный минерал, напоминающий обыкновенную соль, то он ещё не знал, что его открытие по достоинству оценят женщины всего мира. Бишофитные ванны способствуют поддержанию молодости, красоты и здоровья. Только они полезны не для всех, по причине наличия противопоказаний.
Что такое бишофитные ванны
Минерал бишофит хорошо растворяется в воде и имеет богатейший химический состав, поэтому, активно используется в водолечении. Санатории и профилактории обратили внимание на необычный минерал лишь в 80-х гг прошлого века. Теперь же бишофитные ванны не относятся к разряду экзотических процедур, поэтому каждая женщина может «обустроить водолечебницу» в собственной ванной комнате.
Химический состав
Для использования в медицинских и косметических целях больше всего подходит бишофит полтавский и волгоградский. Эти две разновидности получили распространение по причине своей доступности и из-за уникальных свойств. В приведённой ниже таблице приведена информация об их химическом составе. Следует оговориться, что в таблице представлен неполный перечень микроэлементов, потому что процентное содержание большинства из них – ничтожно.
| Компонент, % | Полезные свойства | Полтавский | Волгоградский |
| Хлористый магний | Борется с признаками преждевременного старения, повышает жизненный тонус. | 91-97 | 90-96 |
| Сульфат кальция | Восполняет дефицит кальция в организме – минерала, входящего в состав зубов и костей. | 0,1-0,5 | 0,1-0,7 |
| Хлорид натрия | Поддерживает межклеточное и кровяное давление. | 0,1-0,4 | 0,1-0,4 |
| Хлорид калия | Является источником калия – элемента, поддерживающего жизнеспособность клеток. | 3,3-4,9 | 3,4-5,5 |
| Сульфат магния | В чистом виде используется в качестве средства для очищения пищеварительного тракта. | 0,1-2,4 | 0,1-2,5 |
| Бромид магния | Участвует в метаболизме и нужен организму для стабильной работы нервной системы. | 0,47-0,93 | 0,5-0,96 |
| Бор | Регулирует обмен магния и фосфора. | 0,003-0,09 | 0,003-0,08 |
| Кадмий | Биологическая роль этого элемента не выяснена, но в малых дозах он нужен организму. | 0,003-0,006 | 0,003-0,005 |
| Железо | Участвует в иммунобиологических и кроветворных процессах. | 0,002-0,004 | 0,002-0,004 |
| Кремний | Увеличивает выработку коллагена и улучшает состояние волос и ногтей. | 0,03-0,23 | 0,03-0,23 |
| Литий | Несёт ответственность за нормальное течение в организме многих процессов. | 0,0001-0,0032 | 0,0001-0,0034 |
Важно! Наибольшей ценностью и эффективностью обладает полтавский бишофит. Потому что его залежи находятся на большей глубине, в отличие от волгоградского, и поэтому процентное содержание хлористого магния – выше.
Показания к применению и польза бишофитных ванн
Процедура оказывает благотворное влияние на суставы и кровообращение, но не только это делает её востребованной в медицине, косметологии и дерматологии. Бишофит – природный источник хлористого магния, обладающего уникальными свойствами. Благодаря наличию в составе данного элемента, бишофитные ванны прописываются пациентам, страдающим:
- Заболеваниями опорно-двигательного и нервно-мышечного аппарата (остеохондроз, радикулит, ревматизм, артрит, артроз и пр.).
- Расстройствами психики, к которым относятся депрессивные состояния, неврастения и другие «лёгкие» патологии.
- Заболеваниями сердечно-сосудистой системы, включая гипертонию, гипотонию ИБС, инфаркт, стенозы.
- Воспалительными заболеваниями мочеполовой системы.
- Неинфекционными заболеваниями дерматологического характера, к числу которых относится псориаз, себорея и ряд других.
Бишофитные ванны оказывают благотворное влияние на состояние кожных покровов, потому что имеют свойство придавать им упругость и разглаживать мелкие морщинки. Мнение, что такая СПА-процедура способствует жиросжиганию и снижению веса, несколько ошибочно. Ведь если человек не проявляет физической активности и неправильно питается, то ни одна «волшебная соль» не поможет ему избавиться от лишнего веса и целлюлита.
Что происходит после процедуры?
У каждого человека – свои ощущения, но косметологи и врачи уверены, что неоднократное принятие бишофитной ванны:
- Укрепляет иммунную систему.
- Делает менее заметными шрамы, растяжки на теле, рубцы и прочие дефекты кожных покровов.
- Нормализует кровообращение.
- Оказывает позитивное влияние на работу сердца.
- Устраняет воспалительные процессы в мышцах и суставах.
- Улучшает кровоснабжение жизненно важных органов.
- Способствует укреплению нервной системы.
- Уменьшает болевые ощущения в суставной и мышечной ткани.
- Оказывает благотворное влияние на органы дыхания.
- Повышает уровень гемоглобина.
Бишофитные ванны для женщин
Хвойные, селеновые, бишофитные ванны хорошо помогают при разных женских заболеваниях.Также часто применяются в качестве оздоровивительных процедур в профилактических сананториях.
При гинекологических заболеваниях
Целесообразность проведения такой процедуры может определить только врач, особенно при наличии доброкачественных новообразований. В отдельных клинических случаях бишофитные ванны находятся под запретом, но разрешается такой метод лечения, как местные аппликации, подразумевающий применение бишофитных салфеток.
Ванны, с согласия гинеколога, могут быть использованы в качестве вспомогательной терапии для лечения: поликистоза яичников, эндометриоза, цистита, вульвита, климактерического невроза, оофорита, сальпингита.
Для похудения
Бишофитовые ванны помогут избавиться от лишнего веса лишь в том случае, если их принятие будет чередоваться с тренировками. В состав минерала входят различные вещества, ускоряющие метаболизм и способствующие улучшению внешнего вида кожи. Но чтобы активировать процессы, необходимо движение!
Во время беременности
Гидротерапия для беременных женщин – под запретом, но их организм испытывает острую потребность в минералах. К тому же, в этот период могут обостриться заболевания опорно-двигательного аппарата. В таком случае, рекомендуется делать компрессы (местные аппликации).
Хвойные, бишофитные, селеновые ванны в санатории
Невозможно представить современный санаторий без гидротерапии. Людям, желающим поправить своё здоровье, предлагается огромное количество видов ванн: радоновые, жемчужные, йодо-бромные, сероводородные, скипидарные, пантовые.
К примеру, хвойно-соляные ванны готовят с применением поваренной соли и хвойного концентрата. Количество ингредиентов определяется, исходя из объёма воды. Продолжительность одного сеанса составляет максимум 15 минут, и лица, ответственные за проведение процедур, ориентируются на состояние пациента.
Селеновые ванны особенно рекомендованы пациентам, страдающим дерматологическими заболеваниями. Примечательно, что селен лучше усваивается организмом, когда он поступает в него через кожу.
Выраженный эффект достигается при условии, что температура воды составляет ровно 430 °C. Сотрудники санаториев готовят селеновые ванны по всем канонам. Время приёма – 15-20 минут, а курс состоит из 8-16 сеансов. Для приготовления бишофитной ванны в условиях санатория используется раствор или сухой минерал. Курс состоит из 10-14 сеансов, и может быть прекращён, если у пациента выявится бальнеологическая реакция (примерно 50% случаев).
Если в ближайшее время планируется санаторно-курортное лечение, в состав которого должно входить водолечение, то стоит обратить внимание на лучшие санатории:
- Курортный комплекс «Мария Резорт СПА», находящийся в крыму (Ялта).
- Санаторий «Плаза Кисловодск», о расположении которого нетрудно догадаться.
- Санаторий «Родник Алтая», базирующийся в Белокурихе.
Бишофитные ванны в домашних условиях
Чтобы «открыть SPA-салон на дому», следует приобрести в аптеке раствор бишофита (минерализация 330 г/л), либо бишофитовую соль. Раствор разводится с водой в соотношении 1:100. Если организм при первом погружении хорошо отреагирует, то количество раствора можно увеличить в 2 раза.
Когда планируется использование соли, то её количество варьирует в пределах 200-500 г. Температура воды должна составлять 36-400 С. Глубина погружения – по шею, душ – не принимать! Так как на теле должна остаться тонкая плёнка, изобилующая минералами.
Продолжительность первого сеанса не должна превышать 7 минут. Если после процедуры не было замечено негативных реакций, то длительность второго сеанса увеличивается до 10 минут, а в будущем – до 20. Количество сеансов определяется индивидуально (5-15).
Использование ванны в косметологических целях подразумевает её приём через день, но при этом концентрацию рассола следует снизить в 2 раза. После курса, состоящего максимум из 15 сеансов, делается перерыв на полгода.
Внимание! В обыкновенную ванну вмещается 140 л воды. При использовании раствора, его нужно взять в количестве 1,4 л. При проблемах с конечностями можно принимать мини-ванны (опускать руки и ноги в таз с приготовленным рассолом).
Компрессы
Достойная альтернатива бишофитным ваннам для беременных женщин и лиц, у которых высока вероятность возникновения бальнеологического приступа. Для приготовления компрессов используется раствор бишофита в неразведённом виде.
Понадобится кусок марли, сложенный в несколько слоёв, пропитать его концентрированным раствором и приложить к проблемной зоне (позвоночник, сустав, плечо и пр.).
Для создания парникового эффекта на ткань накладывается полиэтилен. «Конструкция» фиксируется бинтом и дополнительно утепляется шарфом или шалью. Время воздействия – 5-10 часов. Процедура повторяется минимум 5 раз, каждодневно.
Противопоказания
Оздоровительные процедуры, подразумевающие применение лечебных бишофитовых ванн, может рекомендовать только врач. Личная инициатива может стать причиной возникновения проблем со здоровьем, потому что существует перечень заболеваний, при наличии которых гидротерапия запрещена:
- Туберкулёз.
- Выраженная гипертония.
- Онкологические заболевания.
- Инсульт.
- Хронические заболевания в стадии обострения.
- Гемофилия.
Женщинам, находящимся в состоянии беременности, кормящим мамам принятие таких ванн запрещено. Менструация, повышенная температура тела, индивидуальная непереносимость компонентов, выраженные воспалительные процессы, протекающие в организме – также являются противопоказаниями.
Если процедура была проведена некорректно, то это может спровоцировать бальнеологическую реакцию. Она проявляется в виде общей слабости, головных болей и учащённого сердцебиения.
Что говорят врачи
Сидоренко Валентина Ивановна, врач-ревматолог: «Позитивное влияние бишофита на организм человека давно доказано научным путём. И я, как врач, часто рекомендую своим пациентам использование бишофитовых ванн и фармакологических препаратов для наружного применения, изготовленных на основе этого минерала. Не стоит надеяться на то, что гидротерапия способна избавить вас от серьёзных заболеваний, например, артроза нижних конечностей. Бальнеологические процедуры являются лишь дополнением к основной терапии, ведь те же бишофитовые ванны и компрессы способствуют снижению болевых ощущений и снятию воспалений. Вот только назначаются они индивидуально, при отсутствии у пациента противопоказаний».
Что такое ванны бишофитные показания и противопоказания
Когда немецкий учёный Г. Бишоф обнаружил странный минерал, напоминающий обыкновенную соль, то он ещё не знал, что его открытие по достоинству оценят женщины всего мира. Бишофитные ванны способствуют поддержанию молодости, красоты и здоровья. Только они полезны не для всех, по причине наличия противопоказаний.
Что такое бишофитные ванны
Минерал бишофит хорошо растворяется в воде и имеет богатейший химический состав, поэтому, активно используется в водолечении. Санатории и профилактории обратили внимание на необычный минерал лишь в 80-х гг прошлого века. Теперь же бишофитные ванны не относятся к разряду экзотических процедур, поэтому каждая женщина может «обустроить водолечебницу» в собственной ванной комнате.
Химический состав
Для использования в медицинских и косметических целях больше всего подходит бишофит полтавский и волгоградский. Эти две разновидности получили распространение по причине своей доступности и из-за уникальных свойств. В приведённой ниже таблице приведена информация об их химическом составе. Следует оговориться, что в таблице представлен неполный перечень микроэлементов, потому что процентное содержание большинства из них – ничтожно.
| Компонент, % | Полезные свойства | Полтавский | Волгоградский |
| Хлористый магний | Борется с признаками преждевременного старения, повышает жизненный тонус. | 91-97 | 90-96 |
| Сульфат кальция | Восполняет дефицит кальция в организме – минерала, входящего в состав зубов и костей. | 0,1-0,5 | 0,1-0,7 |
| Хлорид натрия | Поддерживает межклеточное и кровяное давление. | 0,1-0,4 | 0,1-0,4 |
| Хлорид калия | Является источником калия – элемента, поддерживающего жизнеспособность клеток. | 3,3-4,9 | 3,4-5,5 |
| Сульфат магния | В чистом виде используется в качестве средства для очищения пищеварительного тракта. | 0,1-2,4 | 0,1-2,5 |
| Бромид магния | Участвует в метаболизме и нужен организму для стабильной работы нервной системы. | 0,47-0,93 | 0,5-0,96 |
| Бор | Регулирует обмен магния и фосфора. | 0,003-0,09 | 0,003-0,08 |
| Кадмий | Биологическая роль этого элемента не выяснена, но в малых дозах он нужен организму. | 0,003-0,006 | 0,003-0,005 |
| Железо | Участвует в иммунобиологических и кроветворных процессах. | 0,002-0,004 | 0,002-0,004 |
| Кремний | Увеличивает выработку коллагена и улучшает состояние волос и ногтей. | 0,03-0,23 | 0,03-0,23 |
| Литий | Несёт ответственность за нормальное течение в организме многих процессов. | 0,0001-0,0032 | 0,0001-0,0034 |
Важно! Наибольшей ценностью и эффективностью обладает полтавский бишофит. Потому что его залежи находятся на большей глубине, в отличие от волгоградского, и поэтому процентное содержание хлористого магния – выше.
Показания к применению и польза бишофитных ванн
Процедура оказывает благотворное влияние на суставы и кровообращение, но не только это делает её востребованной в медицине, косметологии и дерматологии. Бишофит – природный источник хлористого магния, обладающего уникальными свойствами. Благодаря наличию в составе данного элемента, бишофитные ванны прописываются пациентам, страдающим:
- Заболеваниями опорно-двигательного и нервно-мышечного аппарата (остеохондроз, радикулит, ревматизм, артрит, артроз и пр.).
- Расстройствами психики, к которым относятся депрессивные состояния, неврастения и другие «лёгкие» патологии.
- Заболеваниями сердечно-сосудистой системы, включая гипертонию, гипотонию ИБС, инфаркт, стенозы.
- Воспалительными заболеваниями мочеполовой системы.
- Неинфекционными заболеваниями дерматологического характера, к числу которых относится псориаз, себорея и ряд других.
Бишофитные ванны оказывают благотворное влияние на состояние кожных покровов, потому что имеют свойство придавать им упругость и разглаживать мелкие морщинки. Мнение, что такая СПА-процедура способствует жиросжиганию и снижению веса, несколько ошибочно. Ведь если человек не проявляет физической активности и неправильно питается, то ни одна «волшебная соль» не поможет ему избавиться от лишнего веса и целлюлита.
Что происходит после процедуры?
У каждого человека – свои ощущения, но косметологи и врачи уверены, что неоднократное принятие бишофитной ванны:
- Укрепляет иммунную систему.
- Делает менее заметными шрамы, растяжки на теле, рубцы и прочие дефекты кожных покровов.
- Нормализует кровообращение.
- Оказывает позитивное влияние на работу сердца.
- Устраняет воспалительные процессы в мышцах и суставах.
- Улучшает кровоснабжение жизненно важных органов.
- Способствует укреплению нервной системы.
- Уменьшает болевые ощущения в суставной и мышечной ткани.
- Оказывает благотворное влияние на органы дыхания.
- Повышает уровень гемоглобина.
Бишофитные ванны для женщин
Хвойные, селеновые, бишофитные ванны хорошо помогают при разных женских заболеваниях.Также часто применяются в качестве оздоровивительных процедур в профилактических сананториях.
При гинекологических заболеваниях
Целесообразность проведения такой процедуры может определить только врач, особенно при наличии доброкачественных новообразований. В отдельных клинических случаях бишофитные ванны находятся под запретом, но разрешается такой метод лечения, как местные аппликации, подразумевающий применение бишофитных салфеток.
Ванны, с согласия гинеколога, могут быть использованы в качестве вспомогательной терапии для лечения: поликистоза яичников, эндометриоза, цистита, вульвита, климактерического невроза, оофорита, сальпингита.
Для похудения
Бишофитовые ванны помогут избавиться от лишнего веса лишь в том случае, если их принятие будет чередоваться с тренировками. В состав минерала входят различные вещества, ускоряющие метаболизм и способствующие улучшению внешнего вида кожи. Но чтобы активировать процессы, необходимо движение!
Во время беременности
Гидротерапия для беременных женщин – под запретом, но их организм испытывает острую потребность в минералах. К тому же, в этот период могут обостриться заболевания опорно-двигательного аппарата. В таком случае, рекомендуется делать компрессы (местные аппликации).
Хвойные, бишофитные, селеновые ванны в санатории
Невозможно представить современный санаторий без гидротерапии. Людям, желающим поправить своё здоровье, предлагается огромное количество видов ванн: радоновые, жемчужные, йодо-бромные, сероводородные, скипидарные, пантовые.
К примеру, хвойно-соляные ванны готовят с применением поваренной соли и хвойного концентрата. Количество ингредиентов определяется, исходя из объёма воды. Продолжительность одного сеанса составляет максимум 15 минут, и лица, ответственные за проведение процедур, ориентируются на состояние пациента.
Селеновые ванны особенно рекомендованы пациентам, страдающим дерматологическими заболеваниями. Примечательно, что селен лучше усваивается организмом, когда он поступает в него через кожу.
Выраженный эффект достигается при условии, что температура воды составляет ровно 430 °C. Сотрудники санаториев готовят селеновые ванны по всем канонам. Время приёма – 15-20 минут, а курс состоит из 8-16 сеансов. Для приготовления бишофитной ванны в условиях санатория используется раствор или сухой минерал. Курс состоит из 10-14 сеансов, и может быть прекращён, если у пациента выявится бальнеологическая реакция (примерно 50% случаев).
Если в ближайшее время планируется санаторно-курортное лечение, в состав которого должно входить водолечение, то стоит обратить внимание на лучшие санатории:
- Курортный комплекс «Мария Резорт СПА», находящийся в крыму (Ялта).
- Санаторий «Плаза Кисловодск», о расположении которого нетрудно догадаться.
- Санаторий «Родник Алтая», базирующийся в Белокурихе.
Бишофитные ванны в домашних условиях
Чтобы «открыть SPA-салон на дому», следует приобрести в аптеке раствор бишофита (минерализация 330 г/л), либо бишофитовую соль. Раствор разводится с водой в соотношении 1:100. Если организм при первом погружении хорошо отреагирует, то количество раствора можно увеличить в 2 раза.
Когда планируется использование соли, то её количество варьирует в пределах 200-500 г. Температура воды должна составлять 36-400 С. Глубина погружения – по шею, душ – не принимать! Так как на теле должна остаться тонкая плёнка, изобилующая минералами.
Продолжительность первого сеанса не должна превышать 7 минут. Если после процедуры не было замечено негативных реакций, то длительность второго сеанса увеличивается до 10 минут, а в будущем – до 20. Количество сеансов определяется индивидуально (5-15).
Использование ванны в косметологических целях подразумевает её приём через день, но при этом концентрацию рассола следует снизить в 2 раза. После курса, состоящего максимум из 15 сеансов, делается перерыв на полгода.
Внимание! В обыкновенную ванну вмещается 140 л воды. При использовании раствора, его нужно взять в количестве 1,4 л. При проблемах с конечностями можно принимать мини-ванны (опускать руки и ноги в таз с приготовленным рассолом).
Компрессы
Достойная альтернатива бишофитным ваннам для беременных женщин и лиц, у которых высока вероятность возникновения бальнеологического приступа. Для приготовления компрессов используется раствор бишофита в неразведённом виде.
Понадобится кусок марли, сложенный в несколько слоёв, пропитать его концентрированным раствором и приложить к проблемной зоне (позвоночник, сустав, плечо и пр.).
Для создания парникового эффекта на ткань накладывается полиэтилен. «Конструкция» фиксируется бинтом и дополнительно утепляется шарфом или шалью. Время воздействия – 5-10 часов. Процедура повторяется минимум 5 раз, каждодневно.
Противопоказания
Оздоровительные процедуры, подразумевающие применение лечебных бишофитовых ванн, может рекомендовать только врач. Личная инициатива может стать причиной возникновения проблем со здоровьем, потому что существует перечень заболеваний, при наличии которых гидротерапия запрещена:
- Туберкулёз.
- Выраженная гипертония.
- Онкологические заболевания.
- Инсульт.
- Хронические заболевания в стадии обострения.
- Гемофилия.
Женщинам, находящимся в состоянии беременности, кормящим мамам принятие таких ванн запрещено. Менструация, повышенная температура тела, индивидуальная непереносимость компонентов, выраженные воспалительные процессы, протекающие в организме – также являются противопоказаниями.
Если процедура была проведена некорректно, то это может спровоцировать бальнеологическую реакцию. Она проявляется в виде общей слабости, головных болей и учащённого сердцебиения.
Что говорят врачи
Сидоренко Валентина Ивановна, врач-ревматолог: «Позитивное влияние бишофита на организм человека давно доказано научным путём. И я, как врач, часто рекомендую своим пациентам использование бишофитовых ванн и фармакологических препаратов для наружного применения, изготовленных на основе этого минерала. Не стоит надеяться на то, что гидротерапия способна избавить вас от серьёзных заболеваний, например, артроза нижних конечностей. Бальнеологические процедуры являются лишь дополнением к основной терапии, ведь те же бишофитовые ванны и компрессы способствуют снижению болевых ощущений и снятию воспалений. Вот только назначаются они индивидуально, при отсутствии у пациента противопоказаний».
Если Вы нашли опечатку или неточность, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
ОТЗЫВ: ВАННЫ С БИШОФИТОМ – bala-bamba — LiveJournal
? LiveJournal- Find more
- Communities
- RSS Reader
- Shop
- iOS & Android
- Help
- Login
- CREATE BLOG Join
- English
(en)
- English (en)
- Русский (ru)
- Українська (uk)
- Français (fr)
- Português (pt)
- español (es)
- Deutsch (de)
- Italiano (it)
- Беларуская (be)
показаний и противопоказаний, особенности применения и рекомендации
Человек всегда склонен верить в то, что произойдет чудо, и его проблемы растворятся сами собой. Многие применяют эту формулу в отношении своего здоровья. Но стоит учесть, что даже для величайшего чуда необходимо создать условия. Хоть спросить, может, совсем рядом, просто нужно на это обратить внимание. Вот, например, бишофит. Ну чем не чудо?
Бишофит? Нет не слышала …
Бишофит, его преимущества и применение известны давно. Этого «природного целителя» использовали для ванн, компрессов, растворов и растираний. Но что это такое, знают, увы, не многие.
Бишофит – природный минерал, состоящий из зернисто-кристаллических солей. Минерал легко растворим, в основном состоит из хлорида магния. Именно поэтому так популярны бишофитовые ванны, показания и противопоказания которых можно изучить не только на дорогих курортах, но и в домашних условиях.
Месторождения этого минерала могут быть мономинеральными, то есть чистыми и с примесями йода, молибдена, железа и марганца. Чистый бишофит слегка желтоватый, с примесями соли может быть от прозрачного до коричневого.
Кто открыл минерал и как его добывают
Впервые на месторождениях странного минерала обратил внимание немецкий ученый Густав Бишофф в 1877 году. Впоследствии минерал был назван его именем. Долгое время природные соли бишофита считались очень редкими, но с 1930 по 1960 год было открыто 3 крупных месторождения.Все они находились на территории СССР. Сегодня один из них (самый крупный) принадлежит России и находится в Волгоградской области. Вторую (самую древнюю и глубокую) следует найти на территории Украины, в Полтавской области. И третий принадлежит Туркменистану. В Германии полезные полимеры добывают в Стасфуре. Но, в отличие от наших месторождений, где концентрация солей достигает 95%, здесь залежь не чистая, примесь ее в породе не более 50%.
Получают бишофит при бурении скважин.Воспользуйтесь методом подземного растворения артезианской воды. Полученный раствор сохраняет все свойства минерала, поэтому его дальнейшее использование для лечебных процедур считается оптимальным. Перед приемом бишофитовых ванн необходимо изучить показания и противопоказания, поскольку лечебная соль с высоким содержанием магния, называемая «минералом жизни», оказывает очень мощное воздействие на организм.
Отметим, что экстрагированный водный раствор бишофита пригоден для транспортировки и длительного хранения.Для получения кристаллической структуры жидкость выпаривают из раствора.
О пользе бишофитовых ванн
После небольшого экскурса в геологию и историю вернемся к медицине. Бишофитовые ванны, показания и противопоказания которых вас интересуют, используются в санаторно-курортном лечении, для спа-процедур и в качестве домашней терапии. Они обладают следующими свойствами:
- облегчить боль костно-мышечной системы;
- усилить регенерацию клеток;
- устраняют воспалительные процессы;
- укрепляют способность организма противостоять инфекциям;
- обладают успокаивающим действием;
- способствуют нормализации гемоглобина;
- стимулируют сердечно-сосудистую систему;
- тонизируют кузов;
- способствуют укреплению иммунитета;
- влияют на подкожно-жировую клетчатку.
Широкий спектр полезных эффектов привлекает внимание многих людей, желающих испытать чудодейственные сеансы. Но не забывайте, что бишофитовые ванны, показания и противопоказания, которые должен оценивать врач, – это в первую очередь лечебная процедура. Поэтому для начала стоит проконсультироваться со специалистом.
Показания
Врачи рекомендуют ванны с бишофитом в следующих случаях:
- при гипертонической болезни, ишемии, неврозах, вегетососудистой дистонии;
- при сосудистых патологиях, в том числе тромбофлебитах;
- , если пациент находится в стрессовом состоянии, подавлен или страдает бессонницей;
- , когда пациент с диагнозом опорно-двигательной системой заболеваний, в том числе радикулита, артрита, артроза и позвоночник проблем;
- при выявлении воспалительных процессов в женской мочеполовой системе;
- при некоторых кожных заболеваниях;
- в лечении детского церебрального паралича;
- для устранения некоторых патологий при сахарном диабете;
- при гормональном сбое или раннем климаксе;
- в период восстановления после травм.
Вот такие показания. Бишофитовые ванны следует избегать женщинам в положении, людям с поврежденными тканями, онкологическим и некоторым другим категориям граждан. Впрочем, об этом поговорим чуть позже. Теперь отметим, что если пациент намерен проводить процедуры дома, то ему следует придерживаться рекомендованной концентрации минерального раствора.
Противопоказания
Поскольку действие полииминерала на организм очень активное, процедуры показаны не всем людям.Вы должны отнестись к этому очень серьезно. Итак, противопоказания к применению бишофитовых ванн:
- Нельзя проводить процедуру при повышенной температуре тела;
- Процедура не проводится лицам с индивидуальной непереносимостью;
- сеансы отменяются при обнаружении кожных высыпаний неизвестного характера;
- Ванны не принимаются при механических повреждениях кожи;
- Абсолютным противопоказанием являются злокачественные новообразования у пациента;
- процедуры не проводятся при обострении воспалительных процессов;
- Бишофитовые ванны не назначают при беременности и в период лактации;
- Ванны противопоказаны при склонности к кровотечениям.
Обо всех этих проблемах необходимо сообщать до назначения процедуры, чтобы не подвергать себя неоправданному риску.
Как проходит процедура, концентрация минерала
Бишофитовые ванны рекомендуется принимать во второй половине дня. Обязательно соблюдайте двухчасовой промежуток между приемом пищи и процедурой. Температуру воды необходимо поддерживать на протяжении всего сеанса лечения, а это 10-15 минут. Он равен 35 ° C и должен оставаться стабильным.Раствор соли добавляют из расчета 300 г / л. После ванны нужно отдохнуть.
Обычно назначают от 7 до 15 процедур. Повторные сеансы можно проводить не ранее, чем через полгода.
Бишофитовые ванны: показания и противопоказания. Отзывы пациентов
Поскольку процедуры с бишофитом делают не только в медицинских учреждениях, а в SPA-салонах, а в домашних условиях, отзывы о них могут быть очень полезными. В первую очередь обращаем внимание на то, что негативных высказываний о минерале практически нет.В основном принимаются во внимание все, кто оставляет отзывы о бишофите, и противопоказания, и показания к процедурам. Это залог успешного лечения.
Ванны Бишофит предлагаются в санаториях. Эта процедура эффективна при целлюлите. По словам клиентов, достаточно 10 процедур, чтобы кожа заметно выровнялась. Но перед тем, как принять ванну с этим полезным минералом, необходимо посоветоваться с врачом, чтобы исключить возможные противопоказания.
Заболевания суставов доставляют много мучений и дискомфорта при движении.Как свидетельствуют многочисленные отзывы пациентов, бифошитовые ванны – это прекрасное средство от боли. И совсем не обязательно в санаторий. Такие процедуры можно проводить в домашних условиях, главное соблюдать концентрацию минерала. После 7-8 процедур, по отзывам, сустав станет более подвижным.
.Колоноскопия – показания и противопоказания
2.1. Кровотечение из нижних отделов желудочно-кишечного тракта (ЖКТ)
Кровотечение из нижних отделов желудочно-кишечного тракта может проявляться в форме скрытого кровотечения, мелены, скудной перемежающейся гематохезии или тяжелой гематохезии [3]. Кровотечение из нижних отделов ЖКТ по любой причине требует срочной или плановой колоноскопии. Пациентам со скрытым желудочно-кишечным кровотечением требуется колоноскопия для исключения злокачественной или аденоматозной этиологии. Пациентов, которые не подходят для колоноскопии, можно обследовать с помощью КТ-колонографии [4].У пациентов с меленой сначала выполняется эндоскопия верхних отделов желудочно-кишечного тракта для выявления любых причин верхних отделов желудочно-кишечного тракта. Если эндоскопия верхних отделов желудочно-кишечного тракта не выявляет источник кровотечения, проводится колоноскопия для выявления любого источника кровотечения. Прерывистую скудную гематохезию можно диагностировать с помощью аноскопии с / без ректороманоскопии при низколежащих поражениях заднего прохода, прямой кишки и сигмовидной кишки у пациентов моложе 40 лет. Однако колоноскопия может потребоваться, если точный источник не может быть идентифицирован.С другой стороны, колоноскопия – это рекомендуемая процедура для пациентов с перемежающейся гематохезией, у которых есть один из следующих факторов риска: возраст> 50, семейный анамнез рака толстой кишки или другие тревожные симптомы, такие как потеря веса, анемия и изменение привычек кишечника. [5, 6]. В целом сообщалось, что колоноскопия дает более высокий результат, чем другие методы, такие как проктосигмоидоскопия, исследования бария с одним контрастом или комбинированная гибкая сигмоидоскопия и клизма с двойным контрастом для диагностики кровотечения из нижних отделов ЖКТ.В случае тяжелой гематохезии стабильность гемодинамики определяет диагностический и терапевтический подход [7-9]. У гемодинамически стабильных пациентов рекомендуется срочная (в течение 8–24 ч) колоноскопия [10–13]. У тяжелобольных пациентов сначала показана верхняя эндоскопия, а затем колоноскопия после исключения верхних отделов желудочно-кишечного тракта как источника кровотечения [14]. Терапевтические показания к колоноскопии для лечения кровотечений из нижних отделов ЖКТ обсуждаются отдельно в этой главе.
| Показания к колоноскопии: |
| 1.Кровотечение из нижних отделов ЖКТ |
| 2. Скрининг и наблюдение колоректальных полипов и рака: a. Рак толстой кишки б. Наблюдение после полипэктомии c. Эпиднадзор после резекции колоректального рака d. Воспалительные заболевания кишечника |
| 3. Острая и хроническая диарея |
| 4. Терапевтические показания к колоноскопии: a. Иссечение и удаление образований b. Лечение кровотечений из нижних отделов ЖКТ c. Декомпрессия толстой кишки d.Расширение стеноза толстой кишки e. Удаление инородного тела |
| 5. Прочие показания: a. Патологические рентгенологические исследования b. Изолированная необъяснимая боль в животе c. Хронический запор d. Предоперационная и интраоперационная локализация поражений толстой кишки |
Таблица 1.
Показания к колоноскопии
2.2. Скрининг и наблюдение колоректальных полипов и рака
2.2.1. Рак толстой кишки
Согласно отчету Всемирной организации здравоохранения за 2012 год, колоректальный рак (CRC) является третьим по распространенности раком у мужчин (746000 случаев, 10% от общего числа) и вторым у женщин (614000 случаев, 9.2% от общего количества) по всему миру. В 2014 году Американское онкологическое общество прогнозировало, что около 136 830 человек будет диагностирован колоректальный рак в Соединенных Штатах, и около 50 310 человек умрут от этого заболевания. Недавние исследования показывают снижение заболеваемости и смертности от CRC, что объясняется осознанием факторов риска и уменьшением их воздействия, эффектом раннего выявления и профилактики с помощью полипэктомии и улучшенным лечением [15]. Рекомендации по скринингу колоноскопии разделены на основе известного профиля факторов риска: 1) скрининг в популяции среднего риска и 2) скрининг пациентов с семейным анамнезом рака толстой кишки.
Для пациентов со средним риском текущие американские, европейские и азиатские руководства рекомендуют начинать скрининг CRC с колоноскопии в возрасте 50 лет, а затем каждые 10 лет, независимо от пола. Однако Американский колледж гастроэнтерологии рекомендует начинать скрининговую колоноскопию у афроамериканцев в возрасте 45 лет [16, 17]. Опубликованных доказательств, подтверждающих эффективность колоноскопии в снижении смертности от CRC с помощью рутинной колоноскопии, недостаточно из-за отсутствия рандомизированных контролируемых исследований и ограниченного консенсуса в рекомендациях относительно целесообразности колоноскопии.Однако в нескольких исследованиях смоделировано и предсказано влияние скрининговой колоноскопии на заболеваемость и смертность от CRC с использованием различных переходных моделей у лиц гипотетического среднего риска в возрасте 50 лет. Эти исследования показали, что первоначальная скрининговая колоноскопия и повторная колоноскопия каждые 10 лет могут снизить частоту возникновения CRC на 58%, а снижение смертности от CRC составляет примерно 64% [18, 19]. У лиц среднего риска ежегодный анализ кала на скрытую кровь (FOBT) и гибкая сигмоидоскопия (FSIG) каждые 3 года также являются приемлемыми методами скрининга на CRC.Тем не менее, необходима последующая колоноскопия для полной визуализации всей длины толстой кишки для пациентов с положительными результатами FOBT или результатами FSIG аденомы в дистальном отделе толстой кишки [20–23].
Семейный анамнез CRC является основным фактором риска CRC. Было подсчитано, что у родственников первой степени родства пациентов с CRC риск смерти от CRC увеличивается в два-три раза, и этот риск обратно пропорционален возрасту диагноза пострадавшего члена семьи [24]. Пациентам с единственным родственником первой степени родства с CRC или развитой аденомой (аденома размером ≥1 см, с дисплазией высокой степени или ворсинчатыми элементами), диагностированной в возрасте ≥60 лет, рекомендуется пройти рутинный скрининг CRC, как и пациентам среднего риска. индивидуум начиная с возраста 50 лет.С другой стороны, пациенты с одним родственником первой степени родства с CRC или продвинутой аденомой, диагностированной в возрасте <60 лет, или двумя родственниками первой степени родства с CRC или продвинутыми аденомами должны проходить колоноскопию каждые 5 лет, начиная с 40 или 10 лет. раньше возраста, в котором был поставлен диагноз самого младшего заболевшего родственника, в зависимости от того, что наступит раньше [16]. Данные, подтверждающие эти рекомендации, получены из ретроспективных исследований, а не из рандомизированных контрольных исследований [25, 26].
Пациентам с семейным анамнезом наследственного неполипозного колоректального рака (HNPCC), аутосомно-доминантного заболевания, рекомендуется начинать скрининг CRC в возрасте 20-25 лет или за 10 лет до самого раннего возраста диагноза HNPCC у пациента. член семьи, в зависимости от того, что наступит раньше.Рекомендуемый интервал для колоноскопии – каждые 1-2 года до 40 лет, а затем ежегодно [27-30]. В частности, это заболевание имеет две трети аденом с правой стороны и требует проведения колоноскопии для полного наблюдения за толстой кишкой [31]. Показания к выполнению колоноскопии у лиц с историей семейного аденоматозного полипоза (FAP) зависят от рекомендаций после положительного результата генетического тестирования. ФСИГ и колоноскопия не сравнивались напрямую с точки зрения их эффективности и снижения смертности у пациентов с ФАП в клинических испытаниях, поэтому рекомендуется проводить ФСИГ или колоноскопию ежегодно, начиная с 10-12 лет [16 ].Колоноскопия считается необходимой, когда на FSIG обнаружены полипы и принято решение о полипэктомии.
2.2.2. Наблюдение после полипэктомии
Наблюдение после полипэктомии составляет 20% от всех выполненных колоноскопий, что составляет значительную долю в расходах на здравоохранение [32, 33]. Следовательно, соблюдение показаний к повторной колоноскопии для наблюдения за CRC после первой колоноскопии очень важно, поскольку более ранняя колоноскопия может увеличить риски для пациента и увеличить расходы на здравоохранение, тогда как отсрочка наблюдения может также увеличить риски за счет увеличение шансов рака пропущенных интервалов.В различных обсервационных исследованиях сообщается о 2-5% риске прогрессирующей неоплазии через 5-10 лет после отрицательной колоноскопии, риск, который сопоставим с риском прогрессирующей неоплазии толстой кишки у пациентов среднего риска, подвергающихся первой колоноскопии [34-39] . Более того, сообщается, что риск развития CRC через 10 лет после отрицательной колоноскопии значительно ниже (скорректированный OR 0,26) [36, 40], что подтверждает текущую рекомендацию о повторной колоноскопии каждые 10 лет в общей популяции среднего риска.
Хотя обнаружение и удаление полипа (ов) может предложить значительное снижение смертности от CRC, развитие интервального рака, т. Е. Рака, возникающего после начальной колоноскопии с полипэктомией, по-видимому, является самым высоким в первых трех случаях. -5 лет. В 2012 году Многопрофильная рабочая группа США (USMSTF) опубликовала пересмотренный вариант рекомендаций 2006 года по постполипэктомическому надзору и разделила рекомендации на основе наличия полипов (гиперпластических или аденоматозных), количества и размера. аденоматозного полипа (ов), ворсинчатого компонента и дисплазии высокой степени в полипе, а также наличия зубчатых поражений или синдрома зубчатого полипоза (> 20 зубчатых полипов любого размера по всей толстой кишке) при базовой колоноскопии.В 2013 году Европейское общество эндоскопии желудочно-кишечного тракта (ESGE) опубликовало свои рекомендации по эпиднадзору после полипэктомии, разделяя риск на: низкий риск (1-2 аденомы <1 см), средний риск (3-4 небольшие аденомы или одна> 1 см). , и высокий риск (> 5 небольших аденом или> 3 аденомы, по крайней мере, одна> 1 см) на основании первой колоноскопии. Согласно руководству USMSTF, пациентам с 1-2 канальцевыми аденомами <1 см показана повторная колоноскопия через 10 лет; тогда как пациентам с аденомой высокого риска (определяемой как аденома с гистологией ворсинок, дисплазия высокой степени, аденома> 10 мм или три или более аденомы) рекомендуется иметь интервал наблюдения 3 года.В соответствии с рекомендациями ESGE группа высокого риска должна проходить наблюдение через 1 год, группа среднего риска – через каждые 3 года, пока два последовательных обследования не дадут отрицательный результат, а группа низкого риска не требует контрольной колоноскопии или 5-летней колоноскопии. до одного отрицательного результата обследования, после которого наблюдение может быть прекращено. Доказательств, подтверждающих показания к наблюдению за зубчатым полипом, недостаточно. Согласно руководству USMSTF, зубчатый полип (ы) на сидячем месте <1 см без дисплазии следует рассматривать как группу низкого риска, и за ней можно наблюдать с интервалом в 5 лет.Тем не менее, зазубренный полип (ы) на сидении размером ≥1 см или зазубренный полип на сидячем положении с дисплазией или зазубренной аденомой должен проходить наблюдение через 3 года, а синдром зазубренного полипоза следует обследовать ежегодно. ESGE рекомендует, чтобы пациенты с зубчатыми полипами размером <10 мм без дисплазии относились к группе низкого риска, а пациенты с большими зубчатыми полипами (≥10 мм) или с дисплазией - к группе высокого риска и соответственно проходили наблюдение. Пациенты с ≥5 зубчатыми полипами проксимальнее сигмовидной кишки, из которых ≥2 имеют размер ≥10 мм или ≥20 зубчатых полипов любого размера, классифицируются как зубчатый полипоз и должны быть направлены на генетическое тестирование.
2.2.3. Эпиднадзор после резекции CRC
Нет явных преимуществ для выживаемости при выполнении колоноскопии у пациентов, перенесших резекцию рака толстой кишки. Однако большинство групп и обществ, таких как Американское онкологическое общество (ACS) и совместная рабочая группа Американского онкологического общества / США по колоректальному раку, Cancer Care Ontario [41–44], рекомендуют наблюдение после резекции CRC. Показание к выполнению колоноскопии у этих пациентов поможет выявить метахронные CRC и полипы, а также анастомотические рецидивы первичного первичного рака на стадии, которая позволит продолжить лечение.В настоящее время контрольная колоноскопия показана через 1 год после хирургического удаления CRC. Если новый рак или полип (ы) не обнаружены, колоноскопия повторяется через 3 года и через 5 лет, если результаты отрицательны для интервального развития рака. Исключением из этого показания является HNPCC, который требует колоноскопического наблюдения каждые 1-2 года независимо от хирургической резекции рака.
2.2.4. Воспалительные заболевания кишечника и другие колиты
Показания к колоноскопии при воспалительном заболевании кишечника (ВЗК), а именно язвенном колите (ЯК) и болезни Крона (БК), попадают в широкий спектр.Колоноскопическая диагностика и дифференциация между ЯК и БК, оценка степени и тяжести активности заболевания, эффективности лечения, наблюдение за злокачественными новообразованиями и эндоскопическое лечение, такое как расширение стриктуры, входят в сферу применения колоноскопии и ее показаний при ВЗК. В настоящее время американские, европейские и другие международные общества и органы, определяющие руководства, рекомендуют эндоскопическую визуализацию всей толстой кишки для первоначального диагноза ВЗК и других колитов [45–48].Клиническая картина и лабораторные данные, характеризующие оба заболевания, могут частично совпадать, но эндоскопическая визуализация слизистой оболочки прямой, толстой и подвздошной кишки, а также степень поражения могут помочь дифференцировать болезненные процессы. Кроме того, колоноскопия дает возможность выполнить биопсию, что является основным преимуществом колоноскопии. Если нет противопоказаний из-за тяжелого колита или возможного токсического мегаколона, полная колоноскопия с интубацией терминального отдела подвздошной кишки должна выполняться во время первоначального обследования пациентов с клиническими проявлениями, указывающими на ВЗК.Илеоскопия лучше подходит для диагностики БК терминального отдела подвздошной кишки по сравнению с радиологическими методами, особенно при легких поражениях [49, 50]. Во время колоноскопического обследования образцы биопсии следует брать как из пораженных болезнью участков, так и из непораженных участков. После начала терапии для подтверждения диагноза может потребоваться меньшее количество образцов биопсии. В послеоперационном периоде при подозрении на рецидив заболевания показана биопсия неотерминальной подвздошной кишки.У пациентов, которым был выполнен анастомоз подвздошно-анальный мешок, биопсия приводящей конечности показана при подозрении на болезнь Крона [46]. Другие формы колита, такие как лекарственный, инфекционный, сосудистый и лучевой колит, также проявляются аналогичным образом и требуют колоноскопии на начальном этапе для диагностики и оценки степени тяжести.
Пациенты с ВЗК имеют повышенный риск КРР по сравнению с пациентами без ВЗК [51-55]. Фактически, CRC составляет одну шестую всех смертей, связанных с язвенным колитом [56].Отсутствуют рандомизированные контрольные исследования, демонстрирующие эффективность колоноскопии в улучшении выживаемости у пациентов с ВЗК от CRC. Однако многочисленные обсервационные исследования показали, что колоноскопическое наблюдение за CRC при IBD предлагает раннее выявление рака и улучшает выживаемость, связанную с CRC, у пациентов с IBD [57, 58]. В ретроспективном исследовании 6823 пациентов с ВЗК в специализированных больницах США, наблюдавшихся в течение не менее 3 лет, частота CRC среди пациентов без недавней колоноскопии составила 2.7%, что было значительно выше, чем у пациентов, недавно перенесших колоноскопию (1,6%) [59]. Кроме того, колоноскопия в течение 6–36 месяцев до постановки диагноза привела к снижению смертности на 64% [59]. Согласно большинству руководств, колоноскопия показана для скрининга CRC, начиная с 8-10 лет с момента появления симптомов, связанных с ВЗК [48, 53, 60-62]. Однако в рекомендациях Лондонского национального института здоровья и клинического совершенства (NICE) 2011 г. рекомендуется предлагать только колоноскопическое наблюдение пациентам с колитом Крона с поражением более 1 сегмента толстой кишки, левосторонним или более обширным ЯК, но не изолированным язвенным проктитом.Большинство руководств рекомендуют ежегодную контрольную колоноскопию для пациентов из группы высокого риска (пациентов с первичным склерозирующим холангитом, обширным колитом, активным эндоскопическим или гистологическим воспалением, семейным анамнезом CRC у родственника первой степени до 50 лет, личным анамнезом дисплазии , наличие стриктур при колоноскопии и, возможно, пол), а также каждые 2-5 лет для пациентов без основных факторов риска.
2.3. Острая и хроническая диарея
Пациенты с острой диареей должны пройти первоначальное обследование с помощью исследования стула.Если посев крови и кала не дает результатов, или если симптомы сохраняются или ухудшаются, несмотря на эмпирическую терапию, то показана колоноскопия в связи с ее высокой диагностической эффективностью [63]. Для большинства пациентов с хронической диареей, пациентов с подозрением на острый диффузный колит Clostridium Difficile , беременных, пациентов с преимущественно левосторонними симптомами (тенезмы / позывы к позывам) и пациентов с множественными заболеваниями для первоначальной оценки можно использовать гибкую сигмоидоскопию. Даже если у пациентов макроскопически нормальная слизистая оболочка, необходимо провести биопсию, чтобы исключить микроскопические заболевания.Если гибкая ректороманоскопия дает неубедительные результаты, если диарея сохраняется или есть подозрение на воспалительное заболевание кишечника (ВЗК) или рак, то следующим исследовательским исследованием должна быть колоноскопия.
Гистология – неотъемлемый компонент колоноскопической оценки хронической диареи, поскольку некоторые заболевания, такие как микроскопический колит, эозинофильный колит, амилоидоз и ВЗК, могут казаться нормальными при эндоскопии, но отклоняться от нормы при микроскопии. У пациентов, подвергающихся колоноскопии по поводу хронической диареи, наиболее вероятным заболеванием является ВЗК или колит [64].Микроскопический колит может быть лимфоцитарным или коллагеновым и характеризуется некровавой водянистой диареей. При эндоскопии микроскопический колит можно пропустить из-за пятнистого поражения толстой кишки. Даже если слизистая оболочка эндоскопически выглядит нормальной, необходимо выполнить несколько биопсий с обеих сторон толстой кишки, чтобы не пропустить микроскопический колит [65]. Если есть подозрение на воспалительную диарею, то биопсия терминального отдела подвздошной кишки помогает в диагностике. Однако биопсия терминального отдела подвздошной кишки имеет самый высокий диагностический результат у пациентов с известной или подозреваемой болезнью Крона, терминальными аномалиями подвздошной кишки при визуализации или при эндоскопических обнаружениях язв, илеита или эрозий [66].
Колоноскопия обычно не используется для оценки острой диареи, так как она обычно имеет инфекционную этиологию. Если анализы стула отрицательны и / или если диарея не проходит, показана эндоскопия. Дополнительным важным исключением является случай пациента с ослабленным иммунитетом. У пациента с диареей, перенесшего трансплантацию органа или костного мозга или принимающего иммуносупрессивные препараты, необходима колоноскопия с биопсией для исключения ЦМВ колита и болезни трансплантат против хозяина (РТПХ). В таких случаях колоноскопическая оценка диареи имеет более высокую чувствительность и экономическую эффективность, чем FSIG [67].Пациенты, перенесшие трансплантацию стволовых клеток, часто страдают диареей в первые 3 месяца после трансплантации. У этих пациентов аномалия слизистой оболочки при эндоскопии не коррелирует с результатами биопсии. Таким образом, показана биопсия слизистой оболочки нормального и аномального вида, особенно дистального отдела толстой кишки, что дает наибольшую диагностическую ценность у пациентов, которым проводится эндоскопия по поводу желудочно-кишечных симптомов [68]. На основании местоположения с максимальной диагностической эффективностью пациентам с диареей с подозрением на острую РТПХ показана гибкая ректороманоскопия с биопсией дистального отдела толстой кишки.Тем не менее, некоторые центры рекомендуют комбинированную эндоскопию верхних отделов ЖКТ, а также колоноскопию у пациентов после трансплантации гемопоэтических стволовых клеток для более быстрой диагностики заболевания.
2.4. Показания к применению колоноскопии
2.4.1. Иссечение и удаление новообразований
Эндоскопическая резекция слизистой оболочки (EMR) – метод лечения раннего CRC. Большинство аденом и рака внутри слизистой оболочки можно удалить с помощью ЭМИ. Для опухолей размером более 2 см с меньшей вероятностью будет достигнута полная резекция с помощью ЭМИ (гистопатологически свободные от опухоли боковые и вертикальные края резецированных образцов) [69, 70].Другой метод, известный как эндоскопическая диссекция подслизистой оболочки (ЭСД), также применяется в нескольких странах. Эта процедура проще, чем лапароскопическая колэктомия, но требует много времени и сопряжена с более высоким риском перфорации, чем ЭМИ. ESD показан при поражениях размером более 2 см, поражениях, которые предположительно являются инвазивным подслизистым раком, и поражениями слизистой оболочки с фиброзом или местным остаточным ранним раком после эндоскопической резекции. Сообщается, что частота полной резекции больших колоректальных опухолей с помощью ESD составляет 80-98.9% [71–74]. Однако обе процедуры зависят от оператора и имеют ограниченные данные, подтверждающие их использование.
2.4.2. Лечение кровотечений из нижних отделов ЖКТ
Лечение острых кровотечений из нижних отделов желудочно-кишечного тракта из любых ранее описанных источников показано в срочном порядке или в качестве плановой процедуры. В случае срочной колоноскопии толстую кишку подготавливают с помощью раствора на основе полиэтиленгликоля, вводимого перорально или через назогастральный зонд. В настоящее время доступными методами являются установка металлического зажима, термокоагуляция и инъекция адреналина.В зависимости от поражения и тяжести кровотечения колоноскопическое вмешательство с использованием любого из этих методов показано как первый шаг в достижении гемостаза. В случае стойкого дивертикулярного кровотечения кровоточащий сосуд можно лечить установкой металлического зажима [75, 76]. Сосудистые эктазии можно лечить с помощью термической инъекции или адреналина, хотя термическое прижигание имеет 87% успеха [77]. Случаи, когда невозможно определить точное место кровотечения, или случаи, когда визуализация источника кровотечения плохая из-за неадекватного обзора из-за кровотечения, требуют направления на ангиографическое или хирургическое лечение.
2.4.3. Декомпрессия толстой кишки
Острая обструкция толстой кишки является частым проявлением рака толстой кишки, и часто пациент, поступающий на лечение, находится в плохом состоянии в целом, что делает хирургическое вмешательство неоптимальным выбором. С 1990 года использование колоноскопических вмешательств с помощью саморасширяющегося металлического стента (SEMS), размещения декомпрессионной трубки или удаления опухоли стало очень популярным и в последние годы изучается все чаще в различных группах населения. Эндоскопические вмешательства служат мостом к операции или паллиативной мерой у пациентов, которые не подходят для хирургического вмешательства.В большинстве исследований, сравнивающих установку SEMS с хирургическим вмешательством, сообщалось о высоких показателях клинического успеха (92%), лучшем облегчении симптомов, более низкой частоте осложнений (<5%), экономической эффективности, а также более высокой степени приемлемости пациентов и более коротком пребывании в больнице с эндоскопической установкой SEMS [78-83]. Коагуляция аргоноплазмой (APC) и петлевая полипэктомия используются для лечения обструкции толстой кишки и поддержания проходимости просвета и являются хорошей альтернативой эндоскопической SEMS при лечении обструкции толстой кишки [84–86].
Эндоскопическая декомпрессия острой псевдообструкции толстой кишки или синдрома Огилви – еще одно терапевтическое показание для колоноскопии. Этиология этого состояния является многофакторной (после интраабдоминальной хирургии, сепсиса, гипотиреоза, неврологического расстройства, травмы спинного мозга и т. Д.) При отсутствии истинной механической обструкции. Ишемия и перфорация кишечника – опасные осложнения, и лечение часто бывает консервативным, включая коррекцию основного заболевания. Однако в случаях, когда начальное лечение не помогает, показана колоноскопическая декомпрессия [87, 88].
Колоноскопия также используется для декомпрессии заворота сигмовидной кишки и слепой кишки. Заворот – это состояние, при котором часть толстой кишки перекручивается сама по себе. Из-за венозного застоя и нарушения кровотока жизнеспособность тканей становится серьезной проблемой. Пациентам с признаками перфорации, перитонита, некроза кишечника или глубокой гемодинамической нестабильности требуется немедленная операция. Однако пациенты с менее тяжелыми формами заворота сигмовидной кишки и слепой кишки могут лечиться эндоскопически [89, 90]. Эндоскопическая коррекция заворота сигмовидной кишки дает больше результатов, чем коррекция заворота слепой кишки, и связана с меньшей потребностью в хирургическом вмешательстве [91].В исследовании Oren с коллегами сообщается, что сигмоидоскопическая коррекция заворота сигмовидной кишки с помощью ректальной трубки была успешной у 78% пациентов [92]. Тем не менее, частота рецидивов заворота сигмовидной кишки высока, что в конечном итоге требует хирургического лечения [93]. Заворот слепой кишки лечился эндоскопически, но из-за высокой частоты неудач часто требует хирургического вмешательства для большинства пациентов. Хирурги обычно сочетают оперативное удаление заворота слепой кишки с правой гемиколэктомией (для предотвращения рецидива) и первичным анастомозом или илеостомией со слизистой фистулой.У нестабильных с медицинской точки зрения пациентов из группы высокого риска, которые не подходят для хирургического вмешательства или имеют плохое кровоснабжение слепой кишки, искривление заворота слепой кишки может быть достигнуто с помощью цекостомии и цекопексии, которые также связаны со значительной заболеваемостью и смертностью [94]. Заворот толстой кишки в других областях, таких как изгибные области, встречается реже, и показания к выполнению колоноскопических вмешательств в этих ситуациях недостаточно изучены.
2.4.4. Расширение стеноза толстой кишки
Колоноскопическое вмешательство при стенозирующих поражениях, таких как анастомотические стриктуры и стриктуры, вызванные ВЗК, являются одними из распространенных показаний для выполнения колоноскопии.В нескольких исследованиях сообщалось о высоком уровне успеха при низком уровне осложнений. Однако рецидивы – обычное дело. Методы, обычно используемые для лечения стеноза толстой кишки, включают баллонную дилатацию с инъекцией стероидов или без нее и электро-разрез, все из которых, как было показано, имеют переменную степень успеха [95-101].
2.4.5. Удаление инородного тела
Текущее лечение инородных тел, лежащих в нижних отделах желудочно-кишечного тракта, основано на типе инородного тела, близости к анусу, травме прилегающей структуры, а также хирургической и эндоскопической экспертизе центр здравоохранения.Инородное тело в желудочно-кишечном тракте появляется после произвольного или непроизвольного введения или проглатывания инородного тела. Очень часто пациент пытается манипулировать объектом и пытается самоисследовать, чтобы удалить его, прежде чем доставить в больницу. Эндоскопия дает возможность избежать обследования брюшной полости. Однако, если рентгенологическое исследование или клиническая картина указывают на перфорацию или более высокий объект (ы), колоноскопия может быть неудачной и может вызвать задержку в хирургическом лечении [102-106].
2.5. Разные показания
2.5.1. Патологическое рентгенологическое исследование
Колоноскопия обычно выполняется после патологического или подозрительного рентгенологического исследования в поисках истинных патологических поражений, таких как рак или язвенные поражения. Дефект наполнения или дефект слизистой оболочки при бариевой клизме или сужение просвета при бариевой клизме или компьютерной томографии обычно оценивается с помощью колоноскопии. Пациентов с симптомами, указывающими на острый дивертикулит, при подтверждающих результатах компьютерной томографии, также необходимо обследовать с помощью колоноскопии, но только после разрешения острого воспаления.Инсуффляция воздуха во время колоноскопии при остром дивертикулите может привести к перфорации кишечника и считается противопоказанием. Дефект просвета или полип (ы) при КТ или КТ колонографии обычно сопровождается колоноскопией, если это возможно. Однако существуют разногласия между Американским колледжем радиологии, Американской ассоциацией гастроэнтерологов и Американским колледжем гастроэнтерологии относительно размера и количества полипов при КТ-колонографии, которые соответствуют требованиям к колоноскопии [107-109].Пациенты с аномальной позитронно-эмиссионной томографией (ПЭТ), показывающей возможное колоректальное поражение, должны пройти колоноскопическое обследование. Тем не менее, в свете недостаточности клинических данных показания к колоноскопии после ненормального рентгенологического исследования основаны на индивидуальном обращении, доступности эндоскописта, возрасте и других сопутствующих заболеваниях пациента.
2.5.2. Изолированная необъяснимая боль в животе
Пациентам с симптомами хронической (> 3 месяцев) боли в животе и неспецифического дискомфорта в животе может потребоваться колоноскопия.В эпоху тщательных радиологических исследований необходимость в колоноскопии возникает после того, как неинвазивные методы диагностики не работают и симптомы сохраняются. Нет четких показаний для выполнения колоноскопии у пациентов с необъяснимой болью или дискомфортом в животе. Подробный анамнез и физическое обследование дают диагностические ключи, но диагностическое обследование часто заканчивается колоноскопией. Диагностическая ценность колоноскопии ранее изучалась в ретроспективных исследованиях. Например, в исследовании Neugut et al., в общей сложности 7% пациентов, у которых возникла боль в животе (n = 113), имели либо карциному, либо полип размером> 1 см при колоноскопии [110]. Следует отметить, что обнаружение патологического процесса в этих случаях не дает симптоматического облегчения. В более позднем исследовании Куэ и его коллег диагностическая эффективность колоноскопии оценивалась с 2005 по 2010 год в специализированном центре в Новой Зеландии среди пациентов с изолированной болью в животе, что составило 1,2% от всех колоноскопий (n = 2633). ).Диагностическая ценность колоноскопии для рака, аденомы, дивертикулеза или геморроя у пациентов с абдоминальной болью была значительно ниже в этой когорте, чем эффективность колоноскопии, выполненной для других симптомов, таких как ректальное кровотечение и / или железодефицитная анемия [111].
2.5.3. Хронический запор
Хронический запор, согласно критериям Рима III [112], как сообщается, связан с повышенным риском рака толстой кишки в ретроспективных исследованиях в США [113, 114], Австралии [115] и Японии. [116].Напротив, в нескольких других исследованиях такой связи не было обнаружено [117–119]. Интересно, что вероятность рака толстой кишки при колоноскопии, выполняемой только при запоре, была ниже, чем при колоноскопии, проводимой для рутинного скрининга на колоректальный рак [120]. Пациенты с хроническим запором, у которых наблюдаются тревожные симптомы, такие как ректальное кровотечение, мелена, железодефицитная анемия, непреднамеренная потеря веса, или которым больше 50 лет, следует обследовать с помощью колоноскопии для определения этиологии непроходимости, такой как рак, стриктура, или внешнее сжатие.Колоноскопия может использоваться для лечения хронического запора в зависимости от этиологии. У пациентов, которые ранее перенесли абдоминальные операции, страдают воспалительным заболеванием кишечника или склонны к ишемии, колоноскопия используется для расширения фиброзных стриктур, ведущих к запорам [121–123]. Пациентам, страдающим хроническим запором из-за нейрогенного кишечника или острой псевдообструкции толстой кишки, также может быть полезна чрескожная эндоскопическая колостомия [124]. Важно отметить, что хронический запор как процедурное показание к колоноскопии независимо связан с плохой подготовкой толстой кишки, требующей сильного количества слабительного (-ий) или более длительной подготовки [125, 126].
2.5.4. Предоперационная и интраоперационная локализация поражений толстой кишки
Поражения толстой кишки, в зависимости от размера и консистенции, могут представлять некоторые трудности при локализации хирургами во время хирургической процедуры, и это может быть даже более трудным для лапароскопических операций, чем для открытых процедур. В таких случаях очень важна локализация интересующего новообразования или полипа. Предоперационная колоноскопия для локализации поражения с использованием проникающих чернил, пятен или индоцианинового зеленого становится обычной практикой [127, 128].Краситель мигрирует к поверхности брюшины и позволяет точно определить местонахождение. Также был изучен альтернативный колоноскопический метод наложения зажимов вокруг интересующей области, который требует интраоперационного ультразвука для точного определения местоположения участка. Оба метода имеют свои преимущества и недостатки, такие как воспалительная реакция на краситель, микроабсцессы, широкое распространение красителя в области небольших поражений, миграция металлических зажимов, ложная локализация или непреднамеренная инъекция красителя в соседние участки. жизненно важные сооружения.В недавнем обзоре сообщается, что точность эндоскопической татуировки составляет 70–100%, а частота интраоперационных невидимых повреждений составляет 1,6–15% [129]. Рассмотренные осложнения в основном были связаны с трансмуральной инъекцией, а частота утечки варьировала от 2,4 до 13% и не протекала бессимптомно. Интраоперационная колоноскопия также может быть выполнена для определения локализации опухоли или полипэктомии. Однако интраоперационная колоноскопия является недостаточно изученной областью, и в ней сообщалось о проблемах с вдыханием воздуха в толстой кишке, что мешает хирургической технике.
.Показания и противопоказания к применению техники Грастона
«Поскольку большинство визитов к врачу длится 30 минут или меньше, для пациентов важно знать о своем состоянии до посещения хирурга и узнать больше, когда они пойдут домой. Я рад сыграть роль в предоставлении точной и простой информации относительно заболевания позвоночника и хирургия через Spine-health.com “.
– доктор Бенджамин Бьерке, доктор медицины
«Работать с Veritas Health – одно удовольствие.Я ценю, насколько легок процесс создания и насколько тщательно сотрудники общаются со мной по каждой статье. Я рад внести свой вклад в обучение пациентов с помощью их объективных и всеобъемлющих ресурсов ».
– доктор Шама Джордж, PharmD
«Spine-health» предлагает отличную междисциплинарную библиотеку рецензируемых статей о лечении патологии позвоночника. Будучи автором, я могу выразить свою точку зрения в качестве хирурга-позвоночника, а также дает мне непредвзятую область, где я могу направлять пациентов кто подумывает об операции.”
– доктор Джей Джаганнатан, доктор медицины, FAANS
Мне нравится писать статьи для Veritas, потому что это заставляет меня брать сложные предметы, такие как анатомия позвоночника, проблемные состояния позвоночника и варианты лечения, и объяснять их так, чтобы каждый мог понять. Как хирург позвоночника, я делаю это каждый день, по одному пациенту за раз. Однако Veritas дает мне возможность охватить и обучить миллионы людей одновременно ».
Доктор.Дэвид ДеВитт, MD
«Опыт создания с Veritas Health великолепен, это простой и цельный процесс. Персонал исключительно полезен и мотивирован, помогая вам завершить блог или статью, над которой вы работаете».
– Даррен Риччио, MSPT, COMT, CFT, CWT
«В то время, когда есть неограниченный доступ к информации в Интернете, большая часть которой неверна или неверно истолкована, мне нравится возможность предоставлять правдивую информацию и полезные советы не только моим пациентам, но и всем, кто найдет статьи и полезные блоги о здоровье позвоночника.com. Доктора Google существует множество, и они заслуживают честной и краткой информации. “
– Д-р Роб Д. Дикерман, DO, PhD
«Мне нравится все, что связано с позвоночником, и мне нравится писать для Spine-health.com. На сайте представлены статьи и блоги о различных заболеваниях с последней научной и основанной на исследованиях информацией таким образом, чтобы публика может легко понять ».
– Доктор Адаку Нвачуку, DO
«Как доктор фармацевтов, который работал фармацевтом-исследователем, а теперь работает розничным фармацевтом, мне очень нравится делиться своими знаниями и опытом с читателями Veritas.Создание статей и блогов – это для меня способ держать людей в курсе последних практик и рекомендаций. Поскольку я общаюсь с пациентами каждый день, я могу предвидеть вопросы и опасения читателей ».
– Доктор Кэти де Фалья, PharmD
Надежное содержимое корешка
Используя наши рецензируемые статьи, исследователи и врачи обращаются к теме «Здоровье позвоночника», чтобы дополнить исследовательские работы и презентации, указанные в Национальных институтах здоровья.
Партнерство с защитниками боли
Посвященный помощи сообществу людей, страдающих болью, Veritas Health сотрудничает с некоммерческими организациями, такими как U.S. Pain Foundation, для развития ценного обучения пациентов.
Независимый ресурс
Veritas Health не принадлежит компаниям, которые продают продукты или лекарства. Четкое разделение редакционного контента и спонсорской поддержки / рекламы имеет важное значение для предоставления точной и объективной информации о здоровье.
Наличие в популярных социальных сетях
Имея более 500 000 поклонников на Facebook, Veritas Health публикует видео, инфографику, упражнения и эксклюзивные советы, чтобы помочь людям больше узнать о своих хронических заболеваниях.
Самая посещаемая костно-мышечная платформа
За последние 20 лет люди просмотрели 1,8 миллиарда страниц на веб-сайтах Veritas Health, чтобы познакомиться с контентом, который помогает им лучше понять симптомы, состояния и различные варианты лечения.
Медицинские авторы, сертифицированные Советом
Авторы Veritas Health проходят тщательный отбор на основе их опыта в предметной области, сертификатов совета и практики медицины позвоночника. В среднем наши авторы имеют более 20 лет клинического опыта.
Активное онлайн-сообщество
Наши форумы представляют собой интересное сообщество, предлагающее столь необходимую эмоциональную поддержку и ободрение от других людей, имеющих аналогичный опыт.
Выдающийся медицинский консультативный совет
Надзор за качеством всего контента Veritas Health осуществляется нашим Медицинским консультативным советом, который состоит из признанных лидеров в области медицины позвоночника, каждый из которых имеет более 30 лет клинического опыта.
.Показания к лекарствам, противопоказания, побочные эффекты, предупреждения
Все лекарства отпускаются с инструкциями для пациентов, также известными как информационные листки о лекарствах, в которых содержится важная информация, касающаяся использования препарата. Ваш врач или фармацевт объяснит наиболее важные моменты в этом вкладыше, но очень важно, чтобы каждый пациент прочитал и понял информацию, содержащуюся в листовке.
Каковы показания к лекарствам?
Показания к лекарствам – это заболевания, признаки и симптомы, которые можно лечить с помощью определенного лекарства.Показания к лекарству не предполагают полного выздоровления, полного облегчения или излечения от использования препарата, но основываются на успехе, достигнутом в клинических испытаниях.
Например: Парацетамол показан при боли и лихорадке.
Каковы противопоказания к лекарствам?
Противопоказания относятся к тем состояниям, физическому, психическому или эмоциональному состоянию, а также другим признакам и симптомам, которые могут присутствовать, когда не следует применять конкретный препарат. Противопоказание указывает на то, что при использовании препарата в этих случаях есть вероятность возникновения побочных эффектов и осложнений.Не следует игнорировать противопоказания к лекарственным препаратам, поскольку эти предупреждения основаны на клинических исследованиях и понимании потенциальных фармакологических опасностей определенных химических взаимодействий.
Например: Аспирин противопоказан пациентам с желудочно-кишечным кровотечением.
Каковы побочные эффекты лекарств?
Побочные эффекты – это признаки и симптомы, которые могут возникнуть в результате использования определенного лекарства. Эти осложнения обычно связаны с фармакологическим действием препарата, зависящим от дозы, частоты и продолжительности использования, а также индивидуальной чувствительностью и переносимостью пользователя.
Например: тошнота и рвота – частые побочные эффекты антибиотиков.
Что такое предупреждения о лекарствах?
Предупреждения, относящиеся к конкретному лекарственному средству, служат в качестве уведомления, информирующего пациента о возможном риске использования препарата при определенных заболеваниях или медицинских состояниях. Предупреждение не является определенным признаком того, что препарат может вызвать какие-либо осложнения, но его следует использовать с осторожностью или вообще избегать в определенных случаях.
Например: Гормональные препараты с высоким содержанием прогестерона следует с осторожностью применять пациентам с сердечно-сосудистыми заболеваниями.
Что такое лекарственные взаимодействия?
Лекарственные взаимодействия – это эффекты, полезные или вредные, которые могут возникать в результате смешения химических веществ из разных веществ. Лекарства могут вступать в химическое взаимодействие с другими лекарствами, лечебными травами, определенными продуктами питания и напитками, а также с другими веществами. В большинстве случаев лекарственные взаимодействия относятся к вредным эффектам, которые могут возникнуть в результате комбинации химических соединений.
Например: Варфарин может вступать в химическое взаимодействие с популярным лекарственным средством на травах Ginkgo biloba , что может вызвать сильное кровотечение.
.Чешутся ноги ниже колен: причины и лечение зуда кожи икр у женщин от стопы до колен
Чешутся ноги ниже колен: причины и чем лечить
Очень большие неудобства приносят людям патологические состояния, развивающиеся в нижних конечностях. Они варьируются от обычного дискомфорта до существенных ограничений, а в некоторых случаях и полной потери двигательной функции. Любое из этих негативных состояний способно существенно снизить качество жизни человека и довести его до нервного перенапряжения или состояния депрессии. Когда ноют или чешутся ноги ниже колен причины напасти становятся основной проблемой, интересующей в данный момент человека.
Факторы, провоцирующие зуд нижних конечностей
Первым делом в этом случае подозрение падает на возникшее по какой-либо причине кожное раздражение. Но это не самостоятельная болезнь, как считают многие, а симптом какой-либо патологии, сопровождающейся ускоренным шелушением кожи. Именно поэтому, если появился ниже колен зуд ног, следует обратиться к специалисту. Он поможет разобраться в том, почему чешутся ноги ниже колен в конкретной ситуации и насколько опасно это негативное явление, развившееся на голени.
Причины, вследствие которых на расстоянии от коленной чашечки до стопы может развиться раздражение, появиться «почесуха» или отечность, очень разные. Они могут быть как простыми и легкоустранимыми, так и довольно серьезными. В последнем случае начавшая непроизвольно чесаться кожа на ногах ниже колен является непосредственным сигналом внутренних органов о развивающейся в них патологии. Самыми частыми предпосылками зуда нижних конечностей, который зачастую переходит в нестерпимое жжение, являются следующие:
- дерматологические причины, связанные с развитием кожного заболевания;
- аллергические реакции;
- инфицирование условно-патогенными грибками;
- алиментарные нарушения системы и рациона;
- бытовые факторы.
В первую очередь следует рассмотреть самые простые, не несущие угрозы здоровью и легкоустранимые причины зуда. Среди них на первом месте фигурирует чрезмерная сухость кожного покрова. Также постоянное желание почесать конечности возникает и из-за реакции кожи на ткань из синтетики, из которой изготовлены носильные вещи, соприкасающиеся с ногами.
Если ноги чешутся ниже колен причины могут крыться и в частых и недостаточно правильно проводимых депиляциях и эпиляциях, несоблюдении основных правил личной гигиены, использование косметики для тела, неподходящей для типа кожи. Причиной нестерпимого зуда нижней части ног может оказаться и переохлаждение.
Особенно часто эта проблема возникает у женщин, предпочитающих ходить в капроновых колготках в осеннее-зимний период, когда уровень окружающей температуры очень низкий. Все эти факторы достаточно легко можно скорректировать самостоятельно, после чего зуд голеней и дискомфорт быстро исчезнут.
[[!ms2Gallery]]
Кожные причины дискомфорта
Помимо легкоустранимых провоцирующих факторов к развитию негативного явления могут приводить и развивающиеся в организме заболевания. Чаще всего это патологии кожи. В этом случае у пострадавшего от напасти человека постоянным спутником неприятного, зачастую непереносимого зуда будет покраснение и шелушение кожного покрова, а также появление высыпаний на нем. Самой распространенной болезнью кожи голеней, а также и других частей тела, специалисты считают дерматит. Это заболевание носит хронический характер. Обострение его возникает при стечении определенных негативных факторов, среди которых особое место занимают:
- Аллергическая реакция, провоцирующая возникновение ярко выраженных изменений в работе сальных желез.
- Непосредственный контакт человека с агрессивной средой или веществом также провоцирует зуд кожи. Эта проблема по большей части касается тех людей, которые по роду своей профессиональной деятельности часто соприкасаются с едкими веществами.
- Часто чешется кожный покров и из-за использования низкосортных гигиенических и косметических средств по уходу за кожей.
- Еще одной причиной обострения дерматита, а вместе с ним и усиления зуда кожного покрова, являются погодные условия. Патология по большей части ярко проявляется в ветреную и холодную погоду у тех людей, которые имеют сухой тип кожи. В летнее время они сильнее других подвержены солнечному дерматиту.
Сильно чешутся ноги ниже колен и у людей с расшатанной нервной системой. Связано это с тем, что постоянные нервные переживания и частые стрессы также являются фактором риска, провоцирующим развитие дерматита.
Чаще всего из-за дерматита, атопической его формы, страдают дети. У них это заболевание диагностируется как обычный диатез, который может возникнуть еще при рождении, и всегда носит хронический характер. Огромная роль в появлении у ребенка атопического дерматита отводится наследственности, несоблюдению правил личной гигиены, а также излишней заботе родителей.
Последний фактор риска заключается в том, что многие молодые мамы создают для своих долгожданных малышей в самые первые месяцы жизни практически стерильные условия, ограждая их от любого непосредственного взаимодействия с внешним миром. В результате кроха не приобретает иммунитета к различным аллергенам и патогенным микроорганизмам, и впоследствии его организм будет реагировать очень тяжело даже на обычную пыль.
Механизм развития неприятных ощущений
Ошибиться в появлении патологического дискомфорта в нижних конечностях практически невозможно, так как он имеет свои особенности. По большей части начальная стадия патологии характеризуется тем, что под коленом начинают «бегать мурашки» и слегка чешется в этой области кожа. Обычно эти ощущения возникают вечером, и первое время кроме них никаких дополнительных неприятных признаков не появляется. Однако если не обратиться за медицинской консультацией и не начать лечение, то очень скоро к мурашкам присоединятся следующие негативные признаки:
- Зуд и жжение, сходные с тем, словно на кожу вылили крутой кипяток.
- Неожиданно возникающая пульсирующая боль, под воздействием которой находится и ступня. Она может длиться несколько минут, а может продолжаться и весь день.
- Финальной стадией развития патологии, если человек с негативной симптоматикой игнорирует лечение, становится невыносимое жжение, а также ощущение того, что колено словно выкручивают.
Чтобы не допустить перехода обычного пощипывания и легкого жжения нижней конечности к таким негативным последствиям, при появлении первых признаков необходима консультация специалиста. Особенно не стоит затягивать с посещением доктора в том случае, когда негативная симптоматика длится несколько дней и затрудняет процесс ходьбы.
Устранение напасти
Составление плана, по которому следует лечить зуд нижних конечностей, является прерогативой доктора. Он сможет подобрать наиболее адекватное лечение после того, как выяснит причину появления напасти. Основные терапевтические мероприятия при этой патологии заключаются в ликвидации провоцирующего фактора, вызвавшего зуд нижней части ног.
Специалисты для достижения этой цели восстанавливают функционирование внутренних органов пациента, нормализуют работу находящихся в организме секреторных желез и укрепляют иммунитет. Лечение патологии предусматривает и медикаментозную терапию. Пострадавшему от зуда ног человеку назначаются по необходимости антигрибковые, успокоительные и антигистаминные средства.
Домашние способы самопомощи
В общей сложности зудящий и чешущийся эффект можно вылечить дома, применяя для этого проверенные веками народные средства. Они настолько эффективны, что, используя их, не придется бегать по аптечным пунктам в поисках подходящего медикаментозного препарата. Но не стоит забывать, что лечение зуда кожных покровов ног препаратами, приготовленными по рецептам народной медицины должно проводиться только после консультации специалиста. Чаще всего врачи рекомендуют следующие средства:
- Примочки из отвара дубовой коры — 50 грамм сырья заливаются полутора стаканами воды и доводятся до кипения. После этого средство переливается в термос и настаивается в нем не менее 10 часов.
- Череда и хмель, взятые по 50 грамм, заливаются поллитром кипятка, хорошо укутываются и настаиваются 6 часов.
При возникновении такого неприятного явления, как зуд кожи на ногах, локализовавшийся ниже колена, ни в коем случае не стоит его игнорировать. В первую очередь следует предпринять все возможные попытки избавиться от него самостоятельно. Если эти действия не дадут положительных результатов, и дискомфорт будет длиться очень долго, необходима помощь доктора. Он поможет не только избавиться от зуда и жжения ниже колен, но и посоветует как повысить иммунитет, чтобы эта патология в дальнейшем не возникала.
Желание почесать кожу возникает по разным причинам – из-за волнения, щекотки, касания какого-либо предмета. Но в некоторых случаях одни и те же места зудят регулярно – причины способны находиться в общем неблагополучии организма и системных заболеваниях.

Кожные проблемы
Болезни кожи – наиболее распространенная предпосылка для появления зуда в области колен и ниже. Ноги, передняя часть голени – самая излюбленная локализация экземы – аутоиммунного заболевания, которое имеет аллергическую природу. При экземе кожа настолько сильно чешется, что человек может испытывать серьезный психологический дискомфорт, а порой впадает в депрессию.
При истинной экземе кожа покрывается сыпью, волдырями, мокнет, после чего обретает грубые корки.
Еще более распространенная причина зуда – дерматит. В летнее время дерматит развивается от укусов насекомых, контакта с растениями. Его прочие причины разнообразны – от приема лекарств до реакции на моющие средства. На коже появляются зудящие пятна, которые со временем проходят, оставляя участок гипопигментации.

Прочие возможные болезни кожи, при которых ноги чешутся снизу:
| Патология | Описание и признаки |
| Псориаз | Кожное аутоиммунное неинфекционное заболевание. Кожа утолщается, покрывается серыми, желтыми, красными бляшками. |
| Крапивница | Аллергическая патология. На вид – крупные папулы по коже, сопровождающиеся зудом, чаще наблюдаются у ребенка до 7 лет. |
| Чесотка | Акародерматит, вызываемый чесоточным клещом. Кожа очень сильно зудит, покрывается мелкой сыпью и полосками. |
| Рожа | Воспаление кожи, вызванное стрептококком. Кожа жжет, болит, на ней имеются места вздутия, пузыри. |
| Лишай | Инфекционное заболевание. На вид – четко очерченное пятно (пятна) розового, красного, коричневого цвета, шелушится. |
| Микозы | Грибковые болезни стопы, голени. Шелушение кожи, отек, трещинки, эрозии. |

Среди более тяжелых заболеваний кожи, которые могут сопровождаться зудом, следует назвать меланому и другие виды рака кожи. Конечно, они не протекают бесследно – на ноге появляется опухоль с неровными краями, аномального цвета.
Прочие причины зуда
Существуют причины неприятных явлений, которые не связаны с кожными проблемами, а кроются в заболеваниях внутренних органов. Постоянно или очень часто ноги зудят из-за таких причин:
- Эндокринные нарушения. Это, преимущественно, сахарный диабет со сбоями микроциркуляции крови, который вызывает регулярный зуд, зачастую ночью.
- Нервные патологии. На фоне неврозов, эмоциональной нестабильности зуд чаще имеет перемещающийся характер.
- Варикоз, тромбофлебит. Проблемы с кровоснабжением вызывают истончение кожи и ее зуд, чаще симптом возникает вечером.
- Болезни печени, почек с развитием недостаточности этих органов. Из-за нарушения выведения токсинов человек страдает от постоянного зуда в нижней части конечностей.

Менее распространенными причинами, когда ноги чешутся ниже колен, являются паразитозы, патологии крови, болезни суставов, рассеянный склероз. Зимой симптом наблюдается на фоне холодового дерматита или аллергии на материал одежды. У мужчин причиной проблемы нередко становятся грибковые патологии, у женщин и при беременности – варикозное расширение вен.
Диагностика и лечение

Чтобы выяснить, почему возникает неприятный признак и как его лечить, следует обратиться к дерматологу. Врач осмотрит ноги под увеличительным стеклом, при необходимости, сделает забор участка кожи, чешуек на анализ. Возможно, придется посетить узких специалистов – нефролога, гастроэнтеролога, аллерголога, гепатолога, невролога для дальнейшего обследования.
Облегчить себе жизнь можно регулярным смазыванием кожи увлажняющим кремом – так зуд станет меньше.
Есть и другие советы, которые можно применять еще до начала лечения или во время него:
- делать примочки с прохладной водой на места зуда;
- не носить вещи, белье из синтетики, жестких тканей, которые раздражают и царапают кожу;
- отказаться от аллергенной косметики;
- пересмотреть список принимаемых препаратов на предмет зуда как побочного действия;
- не злоупотреблять водными процедурами с горячей водой.
Даже когда ноги сильно чешутся, нельзя допускать расчесывания до крови и царапин – на их месте может появиться грибковая или бактериальная инфекция, и проблема усугубится.

Наружные средства
Наиболее часто врачи рекомендуют использование мазей и кремов. Когда чешутся ноги, лечить их кремами следует 2-3 раза/сутки курсом, обозначенным врачом. Используются такие лекарства:
- Мази с антибиотиками – Эритромициновая, Тетрациклиновая. Применяются, если причиной стала рожа, вторичное бактериальное воспаление, трофические язвы при диабете.

- Гормональные мази – Гидрокортизоновая, Синафлан, Унидерм. Помогают при всех воспалительно-аллергических патологиях, быстро снимают отек и зуд, у детей применяются короткими курсами.

- Венотоники – Троксевазин, Троксерутин, Гепариновая мазь. Средства способствуют рассасыванию тромбов, укрепляют стенки сосудов, улучшают отток крови.

- С антигистаминными компонентами – Фенистил, Дермодрин. Содержание антигистаминных веществ помогает уже в первые сутки убрать неприятные ощущения.

- Мази с антимикотиками – Клотримазол, Экзодерил. Используются для лечения грибка кожи и лишая, требуют применения в течение 1-2 месяцев.

Если причиной тягостных ощущений стала чесотка, лечить ее следует в течение 2-5 суток мазями Бензилбензоат, Кротамитон, Вилькинсона. Они уничтожат паразита и его личинок и остановят болезнь.

Таблетки и уколы
В некоторых случаях одними наружными средствами с проблемой не справиться. Например, при аллергии чаще всего потребуется курсовой прием антигистаминных препаратов. К ним относятся:
- Лоратадин;
- Зиртек;
- Дезлоратадин;
- Телфаст;
- Кларитин;
- Зодак;
- Тавегил и прочие.

Для детоксикации организма пациенту также могут быть прописаны десенсибилизирующие средства (Диазолин), при пищевой аллергии – сорбенты (Уголь, Энтеросгель). Нередко причиной зуда становится нехватка витаминов – например, если неприятные ощущения в ногах появляются каждую весну. В такой ситуации стоит принимать витаминно-минеральные комплексы, содержащие особенно высокие дозы цинка, витаминов А, Е.

При варикозе женщине или мужчине рекомендуют курсовой прием венотоников (Детралекс, Венарус, Флебодиа), которые в форме таблеток будут действовать на порядок эффективнее мазей, гелей.
При сахарном диабете больной не должен забывать о строгой диете и приеме сахароснижающих средств.
Когда причиной кожных патологий становятся проблемы с печенью, надо помнить о регулярных курсах гепатопротекторов, расторопши, желчегонных, сорбентов, дополняя лечение приемом пробиотиков. Рожистое воспаление кожи ног потребует проведения антибактериальной терапии, если от болезни не получилось избавиться местными методами.
Что еще могут назначить?
Какими бы ни были проблемы, следует наладить свой режим и рацион питания. В меню обязательно должны присутствовать основные витамины, особенно, жирорастворимые (А, Д, Е) и аскорбиновая кислота. Для этого следует кушать больше растительной пищи (она параллельно чистит кишечник и не допускает застоя), пить кисломолочные напитки.

Когда зуд носит психогенный характер, врач может рекомендовать:
- прием транквилизаторов, антидепрессантов;
- прохождение тренингов и психотерапевтических сеансов;
- изучение приемов самостоятельной релаксации, аутотренинга.

Против зуда на нервной почве и по причине патологий внутренних органов неплохо работает физиотерапия – УФ-излучение, лазер, иглоукалывание. Многим отлично помогает бальнеотерапия, ванночки с морской солью. Лечение лучше проводить в комплексе, заменяя неэффективные меры на новые, более подходящие способы.

Поделись с друзьями
Сделайте полезное дело, это не займет много времени
 i
iСтатья написана врачем
Пожалуйста оцените статью,мы старались:
Чешутся ноги ниже колен, причины и лечение зуда

 Каждому человеку приходилось чесать ту или иную область своего тела и это вполне естественно. Однако когда желание почесать становится сильным и частым, это можно свидетельствовать о какой-либо патологии. Эту проблему можно отнести, в частности, к сильному зуду на ногах, когда за небольшой промежуток времени можно сильно повредить ногу и расчесать её до крови. В таком случае незамедлительно надо разобраться в том, почему чешутся ноги и как лечить возможные патологии.
Каждому человеку приходилось чесать ту или иную область своего тела и это вполне естественно. Однако когда желание почесать становится сильным и частым, это можно свидетельствовать о какой-либо патологии. Эту проблему можно отнести, в частности, к сильному зуду на ногах, когда за небольшой промежуток времени можно сильно повредить ногу и расчесать её до крови. В таком случае незамедлительно надо разобраться в том, почему чешутся ноги и как лечить возможные патологии.
Симптомы зуда
Как правило, сильный зуд на ногах от стопы до колен возникает вечером и сопровождается не только самим зудом, но и другими симптомами, которые могут указывать на возможные проблемы в организме. Чаще всего зуд сопровождается следующими симптомами:
- Изменение цвета кожи на розовый либо светло-красный. Иногда цвет может изменяться в пределах небольших пятен на коже.
-

 Засыхание и шелушение кожи в нижней части ног.
Засыхание и шелушение кожи в нижней части ног. - Сильная или умеренная боль, которая вызвана повреждением кожного покрова.
- Трескание кожи.
- Образование гнойных пузырьков, одновременно с ними от ног исходит крайне неприятный запах, похожий на процесс гниения; образовавшиеся пузырьки ни в коем случае нельзя лопать и необходимо следить за тем, чтобы их целостность не была нарушена из-за взаимодействия с одеждой.
- Чувство жжения в нижней области ног.
При аллергии, которая могла стать одной из причин возникновения заболевания, симптомы могут дополняться также кашлем и насморком. Очень часто эти симптомы воспринимаются как простуда или грипп, лечение настоящей проблемы стоит на месте, из-за чего могут развиваться более тяжелые заболевания.
Перечисленные выше симптомы, характерные в основном для зуда ног, могут комбинироваться и с другой симптоматикой в зависимости от имеющихся заболеваний. К примеру, при наличии сахарного диабета может наблюдаться повышенное мочеиспускание и сильная жажда, а при проблемах с нервной системой могут происходить перепады настроения.
Почему чешутся ноги ниже колен: основные причины
Не во всех случаях зуд на ногах возникает только от серьёзных заболеваний. Достаточно часто чешутся ноги в районе щиколотки, причинами чего не являются факторы, связанные с ухудшением здоровья. В данном случае зуд пройдет сам через некоторое время, а вызвать его могли следующие факторы:
-

 Употребление жидкости в недостаточном количестве. Как всем известно, для нормальной жизнедеятельности человеку необходимо выпивать в день около двух литров воды, в зависимости от веса. Недостаточное количество выпитой воды отрицательно действует на весь организм в целом и на появление зуда внизу ноги в частности, так как кожа высыхает и начинает шелушиться, создавая неприятные ощущения.
Употребление жидкости в недостаточном количестве. Как всем известно, для нормальной жизнедеятельности человеку необходимо выпивать в день около двух литров воды, в зависимости от веса. Недостаточное количество выпитой воды отрицательно действует на весь организм в целом и на появление зуда внизу ноги в частности, так как кожа высыхает и начинает шелушиться, создавая неприятные ощущения. - Холодный климат. Распространенной причиной появления проблемы является длительное нахождение человека на улице зимой при низкой температуре. Зуд появляется вследствие резкого изменения температуры, когда с холода человек заходит резко в тепло. В этом случае также происходит шелушение кожи, на которое мозг реагирует именно так.
- Порой люди неправильно подбирают средства по уходу за кожей, которые отрицательно влияют на её состояние. Кремы, гели для душа могут состоять из элементов, которые раздражают кожу и вызывают незначительные аллергические реакции.
- Некорректное питание. Не редко данный фактор создает множество проблем, с которыми тяжело бороться. Неправильное питание, употребление жирной, копченой, сладкой, мучной и остальной вредной пищи отрицательно влияет на работу кишечно-желудочного тракта, из-за чего вредная пища не переваривается и, как следствие — появляется сыпь на коже ног в районе голени. В таком случае рекомендуется отказаться от всей вредной пищи, урегулировать качество и количество употребляемой пищи. Также употребление алкоголя и никотина в больших количествах может вызывать подобную проблемы.
Болезни и патологии, вызывающие зуд ног
Существуют болезни, патологии и прочие проблемы, когда кроме основных проблем возникает ощущение зуда в ногах. Распространенными болезнями являются:
- Кожные заболевания.
Довольно распространенная проблема, вследствие которой на коже появляются мелкие высыпания, шелушения, и кожа начинает чесаться.

 Одним из наиболее известных заболеваний кожи является дерматит. Это заболевание кожного покрова, возникающее по причине взаимодействия множества химических, механических, биологических факторов. К подобным факторам можно отнести: кожные ожоги, аллергические реакции, ушибы и деятельность вредных бактерий. Заболевание, как правило, становится хроническим, и каждый раз проявляет себя на одном и том же месте. Основными признаками, по которым можно узнать данное заболевание, являются: сильное желание почесать ногу, образование красных или розовых пятен, мелкие высыпания, гнойные или водные пузыри на коже.
Одним из наиболее известных заболеваний кожи является дерматит. Это заболевание кожного покрова, возникающее по причине взаимодействия множества химических, механических, биологических факторов. К подобным факторам можно отнести: кожные ожоги, аллергические реакции, ушибы и деятельность вредных бактерий. Заболевание, как правило, становится хроническим, и каждый раз проявляет себя на одном и том же месте. Основными признаками, по которым можно узнать данное заболевание, являются: сильное желание почесать ногу, образование красных или розовых пятен, мелкие высыпания, гнойные или водные пузыри на коже.
Ещё одним популярным заболеванием, из-за которого может начаться зуд, является псориаз. Это тоже хроническое заболевание, однако неинфекционное, которое поражает определенные участки кожи. Следствием данной болезни является образование немного возвышающихся над кожным покровом сухих красных пятен, называющихся псориатическими бляшками. Бывают случаи, когда подобных пятен нет. На развитие псориаза влияют такие факторы, как: постоянные нервные срывы, стрессы, неправильное питание, употребление алкоголя, курение. В зависимости от стадии заболевания кожа больного может покрыться полностью пятнами либо только определенная часть будет заражена.
- Аллергические реакции.
Частой причиной образования зуда на коленке или спереди ног может стать аллергическая реакция. Список вещей, которые могут возбудить аллергию, довольно большой, и аллергены для всех людей абсолютно разные. Стадия развития аллергии зависит от иммунитета, то есть люди со слаборазвитой иммунной системой будут страдать от данной проблемы намного чаще и сложнее.
Возбудителей аллергии можно разделить на следующие группы:
-

 Пищевые (кисломолочные продукты, цитрусовые, различные овощи, сладости и др).
Пищевые (кисломолочные продукты, цитрусовые, различные овощи, сладости и др). - Медикаменты.
- Укусы животных или насекомых.
- Бытовые (синтетические ткани, средства личной гигиены, бытовая химия, пыль и др).
- Пыльца цветов.
Помимо основного симптома, на котором основывается данная статья, аллергия сопровождается и рядом других. К ним можно отнести: сильное и частое чихание, слезотечение, кашель, высыпания из мелких прыщиков и другое. Со временем высыпания могут сливаться в одно большое пятно, которое сильно чешется и доставляет больному огромное количество неудобств. Сопротивляться зуду сложно, однако если много и сильно чесать рану, можно занести инфекцию.
- Сахарный диабет.
При таком заболевании деятельность печени, почек нарушена, из-за чего в организм поступает большое количество токсинов и других вредных веществ. Вследствие ухудшения метаболизма возникает гормональный сбой, нарушающий работу эндокринной системы.
Вышеперечисленные факторы отрицательно влияют на кожу и возможность выполнения основных её функций. Кожный покров в некоторых случаях начинает шелушиться, сильно сохнуть или же покрываться гнойными пузырями. Эти симптомы являются основными и для возникновения зуда в районе бедра. Также могут появляться покраснения, кожа становится дряблой и неупругой.
Решить данную проблему можно, исключив из рациона питания любые отрицательно влияющие на организм продукты, алкоголь и никотин, так как сахарный диабет не лечится.
- Патологии печени и почек.

 Нарушения в работе данных внутренних органов вызывают появления на коже маленьких прыщей, которые своим присутствием раздражительно влияют на эпителиальный верхний слой, создавая ощущения зуда. Помимо данной проблемы, заболевания сопровождаются горечью во рту, быстрой утомляемостью, проявлением сосудов на коже. По этим симптомам можно определить следующие заболевания: гепатит, цирроз печени, желчнокаменную болезнь.
Нарушения в работе данных внутренних органов вызывают появления на коже маленьких прыщей, которые своим присутствием раздражительно влияют на эпителиальный верхний слой, создавая ощущения зуда. Помимо данной проблемы, заболевания сопровождаются горечью во рту, быстрой утомляемостью, проявлением сосудов на коже. По этим симптомам можно определить следующие заболевания: гепатит, цирроз печени, желчнокаменную болезнь.
Развитие почечных заболеваний может сопровождаться выделением соли через кожу и слизистые оболочки. Соль сушит и стягивают кожу, со временем она пересушивается, шелушится и начинает сильно чесаться. Есть вероятность отека ног и лица.
Можно выделить и другие причины, из-за которых может начаться зуд нижних конечностей:
- Заражение крови.
- Неврологические заболевания.
Причинами того, что сильно чешутся ноги от колен до ступни могут быть и постоянные нервные стрессы, переживания, депрессии. В ответ на эмоциональные переживания организм делает так, что чешется кожа на ногах. Понаблюдайте за собой, всегда после или до «эмоциональный встряски» появляется зуд на ногах от стопы до колен.
Диагностика зуда
Перед тем как начинать лечение, необходимо провести комплексную диагностику для выявления причины возникновения зуда. Для начала врач-дерматолог должен провести следующие действия:
- Ознакомиться с историей болезни пациента, что поможет точнее определить фактор, который повлиял на приобретение данного недуга.
- Осмотреть пораженную область.
- Провести опрос больного и расспросить о деталях болезни. Это поможет точнее узнать основные и дополнительные симптомы, а также продолжительность заболевания.
Далее следует провести следующие лабораторные исследования:
-

 Общий и биохимический анализ крови.
Общий и биохимический анализ крови. - Анализ мочи и каловой массы.
- Полное исследование небольшого кусочка пораженной кожи.
Исследования с помощью специальных аппаратов:
- УЗИ и рентген.
- МРТ И КТ.
- Эндоскопические процедуры.
На основе полученных с помощью обследования данных, квалифицированный врач может назначить подходящее лечение под ваш случай.
Чешутся ноги: чем лечить
В лечении данной проблемы основным способом является употребление медикаментов, которые подбираются индивидуально.
Лечение с помощью лекарственных средств включает:
- Антиоксиданты.
- Витамины.
- Комплексные средства.
- Дезинтоксикационные препараты.
Эффективными средствами для лечения при наличии варикозного расширения вен станут средства, которые улучшают состояние вен. Лучшего результата можно достигнуть при использовании средства для внутреннего и наружного применения. Подобные средства можно использовать для предотвращения появления такой проблемы.
Для лечения зуда при наличии сахарного диабета назначают использование инсулина и строгую диету. Курс лечения и продолжительность напрямую зависят от типа заболевания и прочих осложнений.
Если зуд вызван нарушением в работе нервной системы, рекомендуется использовать успокоительные средства и транквилизаторы.
Лечение ряда кожных заболеваний проходит немного сложнее и включает в себя несколько этапов. Первый этап — использовать кремов и мазей для наружного использования, а также употребление необходимых медикаментов. На втором этапе назначается физиотерапия и строгая диета.

 Полезные советы при лечении зуда:
Полезные советы при лечении зуда:
- Следите за рационом питания. Не употребляйте вредную пищу, так как она отрицательно влияет на весь организм.
- Выпивайте ежедневно не менее двух литров воды, и вы всегда будете выглядеть молодо и красиво.
- Используйте увлажняющий крем на пораженных участках кожи.
- На пораженную кожу можно прикладывать холодные компрессы.
- Носите только одежду из натуральных тканей, ведь синтетика в частых случаях вызывает различного рода аллергии, не экономьте на своем здоровье.
Средства народной медицины
В домашних условиях зуд можно снять с помощью самостоятельно изготовленных компрессов из:
- Соды.
- Лекарственных трав (ромашка, шалфей, алоэ, календула).
- Яблочного уксуса.
Данные средства направлены на предотвращения сильного зуда, но никак не на само заболевание. Лечение может выписать только высококвалифицированный врач.
Чешутся ноги ниже колен ночью. Зуд ног ниже колен
То, что у человека может зачесаться та или иная часть тела, вполне естественно и не патологично. Другое дело, если это желание возникает систематически, на одном и том же участке тела, усиливается со временем. А к зуду прибавляются и другие симптомы. Почему чешутся ноги в этом случае?
Причин довольно много — от неудобной одежды до серьезных заболеваний. В статье ознакомимся с этим симптомом подробнее, рассмотрим причины зуда в голенях ног. А также представим направления диагностики и лечения заболеваний, характеризующихся подобным симптомом.
Симптомы
Как правило, при патологических причинах зуда голени ног человек отмечает не только упорное желание почесаться. Вместе с этим дают о себе знать и другие симптомы:
- Покраснение на голени ноги. Цвет кожи может смениться на розоватый, красноватый. Это как сплошной участок, так и небольшие пятнышки.
- Сухая кожа на голени ног (причины состояния тут также патологические — рассмотрим их далее). Дерма может шелушиться, отслаиваться.
- Сильная или умеренная боль (может быть вызвана и физическим повреждением во время расчесывания).
- Сухость и зуд голеней могут сопровождаться потрескиванием кожи в этой области.
- Образование гнойных пузырьков. Симптом отличается тем, что от этих высыпаний исходит неприятный запах гниения. Отметим, что такие пузырьки нельзя лопать или каким-то другим образом удалять самостоятельно.
- Жжение в области голени.
Такие симптомы могут дополняться и признаками болезней, не распространяющимися на одну только голень. Например, при аллергической реакции пациент параллельно страдает от сильного насморка, кашля. Такое состояние нередко воспринимается как ОРВИ или простуда, а на кожный зуд голени человек не обращает внимания.
При сахарном диабете вместе с такими местными симптомами больной может страдать от сильной беспричинной жажда, усиленного мочеиспускания. При неврологических заболеваниях — дополнительно мучиться от перепадов настроения.
Непатологические причины
Все же в большинстве случаев причины зуда голени ног непатологические. А связанные с воздействием на организм каких-либо внешних факторов. В большинстве случаев это следующее:
- Употребление недостаточного объема жидкости. Для обеспечения нормальной жизнедеятельности человеку необходимо выпивать не менее 2 литров воды в день. Если он употребляет гораздо меньше жидкости, это в конечном счете отрицательно сказывается на состоянии его здоровья. В частности, недостаток влаги отрицательно влияет на состояние кожных покровов. Они становятся сухими, начинают шелушиться, из-за чего человек испытывает зуд, стойкое желание почесать какой-либо участок тела.
- Холодный климат. Одна из распространенных непатологических причин зуда голени ног — это длительное нахождение человека в условиях низких температур. Неприятное ощущение появляется, в частности, при резком перепаде температур. Когда человек с холода заходит в теплое помещение. Это также вызывает шелушение кожи, желание почесать ее.
- Использование неподходящих средств для ухода за кожей. Кремы, пенки для бритья, гели для душа могут содержать в своем составе элементы, которые индивидуально раздражают вашу кожу, а то и вызывают аллергические реакции.
- Неправильное питание. Это распространенная причина не только зуда голени ног, но и проблем с организмом вообще. Речь идет о пристрастии к жирной, сладкой, копченой, мучной, жареной, острой, пересоленной пище. Такая еда отрицательно влияет на работу пищеварительного тракта, полностью не переваривается. Одно из последствий этого — стойкий кожный зуд. Который, в том числе, может ощущаться и в районе нижней части ног. Кроме этого, появляется сыпь на голени (у взрослых и детей). В таком случае нужно или полностью ограничить себя в употреблении вредной пищи, или кушать ее нормировано, маленькими порциями, следить, чтобы она не являлась основным питанием.
- Пристрастие к алкогольным напиткам и курению. Такие вредные привычки негативно действуют на весь организм. Одно из последствий — появление кожного зуда, сыпи на различных участках тела.
Почему чешутся ноги? Дело может быть и в серьезной патологической причине.
Кожные заболевания
Именно разного рода кожные заболевания являются частой причиной зуда, различных покраснений, высыпаний. В том числе, они могут поразить и зону голени.
Самая распространенная пато
Причины, другие симптомы и облегчение
Некоторые проблемы со здоровьем могут вызвать зуд в нижней части ног. Ниже найдите некоторые из наиболее распространенных причин и их симптомы.
Бритье
Средства и методы бритья могут привести к зуду в нижней части ног. Трение от бритвенных лезвий может поцарапать и вызвать раздражение кожи, а агрессивные химические вещества в кремах для бритья также могут вызвать раздражение.
Бритье также может привести к появлению вросших волосков, которые скручиваются и растут обратно в кожу.Эти волосы могут образовывать красные, зудящие, болезненные шишки или их сочетания.
Укусы насекомых
Укусы насекомых довольно распространены и обычно вызывают локальный зуд, жжение или покалывание.
Человек, укушенный в ногу, может заметить один или несколько маленьких красных выпуклостей, которые могут напоминать ульи, вокруг места укуса.
Кожная аллергия
Некоторые природные или синтетические химические вещества могут вызывать аллергические реакции. Если у человека аллергия на кожу, у него могут наблюдаться следующие симптомы в любой области, с которой он контактировал с аллергеном:
- красный пузырчатый
- зуд
- отек
Если, например, нижние конечности входят в при контакте с аллергеном может развиться зудящая, красная, блистерная сыпь, известная как аллергический контактный дерматит.
Ядовитый плющ может вызвать аллергический контактный дерматит, так же как и ароматизаторы и другие химические вещества в:
- стиральные порошки и умягчители для тканей
- мыло
- безрецептурные антибиотические мази
- любой другой продукт для ухода за кожей
Сухая кожа
У некоторых людей кожа сухая и шелушащаяся. Когда кожа сухая, ее барьер нарушен, что может вызвать зуд – на самом деле, сухая кожа может быть одной из наиболее распространенных причин зуда.
Царапин на зудящей области может обеспечить временное облегчение, но это вызывает воспаление, что усугубляет проблему.
Люди всех возрастов могут иметь сухую кожу. Однако, это имеет тенденцию становиться более распространенным с возрастом. К 65 годам кожа человека становится тоньше и сохраняет меньше влаги, что делает ее более склонной к сухости и зуду.
Экзема
Экзема – или атопический дерматит – это воспалительное заболевание кожи, которое может возникнуть практически в любом месте тела.
У детей экзема чаще всего развивается на щеках и наружных руках и ногах.У детей старшего возраста и взрослых он обычно появляется в складках коленей и локтей, но может появляться и в других областях.
Экзема – очень зудящее состояние кожи, и пораженные участки также могут быть сухими, красными и раздраженными.
Стазис-дерматит
Стазис-дерматит – это экземоподобное заболевание, которое обычно возникает из-за проблем с кровообращением в венах ног.
Состояние заставляет кровь скапливаться в этих венах, что приводит к повышению давления. Давление может вызвать утечку вен, что приводит к экземоподобным изменениям, таким как сухость, покраснение и воспаление, а также: в ногах
Псориаз
Псориаз – хроническое аутоиммунное заболевание, которое образует пятна и бляшки красной кожи.
Псориаз обычно не зудит, и обычно поражает кожу коленей, локтей и кожи головы. Тем не менее, это может произойти на любой части тела, включая голени.
Более специфические симптомы псориаза зависят от типа, и есть пять типов:
- Зубной псориаз , характеризующийся выпуклыми красными бляшками, покрытыми белыми чешуйками
- Желудочный псориаз , который образует маленькие, круглые, розовые, чешуйчатые пятна
- Обратный псориаз , характеризующийся блестящими красными повреждениями в складках тела
- Пустулезный псориаз , который образует рассеянные пустулы, окруженные красной кожей
- Эритродермический псориаз , характеризующийся огненно-красными участками кожи на всем протяжении Тело
Диабет
Люди с диабетом имеют повышенный риск развития состояний, которые могут вызвать зуд кожи.
Примеры таких состояний:
По данным Американской ассоциации диабета (ADA), зуд может быть одним из самых ранних признаков диабета. Если зуд возникает в основном в нижней части ног, это обычно указывает на плохое кровообращение.
ADA отмечает, что ежедневный контроль уровня сахара в крови и хороший уход за ступнями и голенями могут помочь снизить риск некоторых осложнений диабета.
Болезнь Грейвса
Болезнь Грейвса – это аутоиммунное заболевание, которое вызывает гиперактивность щитовидной железы.
У небольшого числа людей с болезнью Грейвса развивается преципиальная микседема (ПМ), состояние, которое вызывает утолщение и покраснение кожи на голенях.
Хотя ПМ обычно безболезненна, пораженные участки могут быть зудящими и болезненными. Люди с этим заболеванием могут также заметить следующее на голенях, икрах и ступнях:
- покраснение
- припухлость
- нежность
- узелков и приподнятых бляшек
- выпуклые волосяные фолликулы, придающие коже апельсиновой кожуры внешний вид
- пурпурный или желто-коричневый обесцвечивание
Заболевание почек
Почки выполняют множество важных функций, в том числе помогают поддерживать баланс минералов в крови.
При запущенной болезни почек почки больше не могут поддерживать этот баланс. Это может привести к сухой, зудящей коже в любом месте на теле.
Некоторые другие симптомы заболевания почек:
- частое мочеиспускание
- пенистая моча
- постоянная отечность вокруг глаз
- опухшие ступни или лодыжки
- судороги мышц
- усталость или усталость
- низкий аппетит
- сложность сна
- трудностей с концентрацией
- крови в моче
лимфома Ходжкина
лимфома Ходжкина является типом рака, который развивается в части иммунной системы, называемой лимфатической системой.
Люди с лимфомой Ходжкина могут испытывать зуд в нижних ногах, руках или ступнях. В некоторых случаях все тело может быть зудящим. Зуд редко сопровождается кожной сыпью.
Характерным симптомом лимфомы Ходжкина является безболезненный отек шеи, подмышек или паха. Болезнь также может вызывать симптомы, похожие на грипп, включая повышение температуры и усталость, а также ночные поты.
12 причин зуда ноги
Многие вещи могут вызвать зуд ног. Зуд – это способ дать коже понять, что присутствует какой-то раздражитель, но раздражители могут варьироваться от незначительных гигиенических проблем до грибковых или бактериальных инфекций.
При попытке определить причину раздражения кожи важно различать зуд, боль и покалывание. Зуд может иметь ряд причин. Боль может быть вызвана травмой, а покалывание может быть неврологическим состоянием.
Ниже приведены некоторые основные причины зудящих ног.Если ваш зуд не проходит, обратитесь к врачу.
Когда зуд вызывает беспокойство
Если ваши ноги чешутся, это более чем вероятно из-за сухости или другого легкого раздражителя. Обратитесь к врачу, однако, если у вас возникли какие-либо из следующих действий:
- Ваша нога зудела уже две недели или больше.
- Кожа красная или воспаленная, даже если вы не царапали.
- У вас есть другие симптомы, такие как лихорадка или усталость.
В противном случае, читайте дальше для общих причин зуд в ногах.
Сухая кожа часто зудит. Как правило, сухость кожи можно контролировать с помощью факторов окружающей среды. Это обычно временно и появляется в ответ на сухую, горячую окружающую среду. Сильно сухая кожа делится на серию наследственных заболеваний, называемых , ихтиоз .
Причины
Кожа становится чрезмерно сухой, когда теряет свои натуральные масла. Слишком частое принятие душа и чрезмерное использование мыла могут привести к этому заболеванию. Другими причинами являются обезвоживание, плавание, сухая погода, холодная погода и системы отопления, чрезмерное пребывание на солнце, а также хозяйственные мыла, содержащие духи или красители.Есть наследственные состояния, в том числе гипотиреоз и синдром Шегрена, которые могут вызвать очень сухую кожу. С возрастом наша кожа становится более сухой, поэтому зуд является распространенной проблемой для пожилых людей.
Лечение и профилактика
- Кремы, содержащие молочную кислоту и мочевину, а также мази, содержащие вазелин, наносимые сразу после купания, помогут коже удерживать влагу
- Ограничение ванны и душа, а также использование мыла могут предотвратить сухость
- Увлажнитель для добавления влаги в сухую комнату
- Моющие средства без отдушек или красителей
- Ношение нежных тканей, в том числе шелка и хлопка
- Гидрат.Питье достаточного количества жидкости (выделение по крайней мере 200 мл чистой мочи утром можно рассматривать как признак хорошей гидратации).
- Избегать воздействия прямых ветров и солнца.
Это не те же самые мурашки, которые люди испытывают, когда им холодно. При этой сыпи волосяные фолликулы на бедрах, плечах или в других местах кожи утолщаются и развиваются в зудящие шишки. Состояние, известное в медицине как кератоз пиларис, проявляется как мурашки по коже, красного, или коричневого цвета.
Причина
Keratosis pilaris является накоплением кератина. Это наследственное заболевание, но обычно оно исчезает к 30 годам.
Лечение и профилактика
- Кератоз пилариса можно лечить, чтобы они исчезли, но они почти всегда появляются снова. Сухость может ухудшить состояние.
- Кремы, содержащие альфа-гидрокси кислоту, молочную кислоту, салициловую кислоту или мочевину, могут помочь как увлажнением кожи, так и ослаблением отмерших клеток кожи, чтобы помочь очистить волосяные фолликулы.
При фолликулите волосяные фолликулы на коже становятся инфицированными. В результате шишки обычно красные и зудящие. Они также могут быть болезненными и могут быть заполнены гноем. Обычно они появляются на бедрах или ягодицах, часто у спортсменов, которые носят узкую спортивную одежду.
Причина
Эта сыпь обычно вызывается бактерией Staphylococcus aureus (стафилококковая инфекция).
Лечение и профилактика
- При надлежащей гигиене шишки должны зажить самостоятельно в течение нескольких дней.
- Если сыпь сохраняется, могут помочь безрецептурные антибактериальные мыла или мазь (содержащие антибиотик мупироцин).
- Для широко распространенных инфекций оральные антибиотики могут быть наиболее эффективным лечением.
4. Зуд ног у непригодных бегунов
Когда мы делаем длительный перерыв в упражнении и затем бегаем, мы можем заметить сильный зуд в ногах и животе. Это состояние называется «зуд бегуна» и обычно больше всего поражает бедра и икры.
Причина
Зуд бегуна возникает, когда артерии и капилляры разрушаются из-за неактивности, а затем снова открываются, когда мы тренируемся. Открывающиеся кровеносные сосуды могут раздражать нервы, прилегающие к капиллярам.
Лечение и профилактика
Состояние должно исчезнуть с тренировкой.
Угри – это группа прыщей со случайными белыми или угрями. Они могут появляться на бедрах или ягодицах и могут быть или не быть зудящими.
Причина
Прыщи могут возникнуть из-за плохой гигиены, психологического стресса или неправильного питания.
Лечение и профилактика
Увеличение упражнений и потребления воды и отказ от жирной пищи помогут избавиться от прыщей.
Холинергическая крапивница или ульи представляет собой ухабистую сыпь на бедрах, верхней части туловища или руках и может быть вызвана целым рядом различных событий или видов деятельности. Обычно вызванные потоотделением, крапивница может появиться после физической нагрузки, купания, пребывания в жаркой среде или даже эмоциональных реакций, таких как возбуждение, шок, смех и стресс.Сыпь может появиться через несколько минут после начала пробежки или вскоре после горячего душа, и может сильно зудеть в течение 30-120 минут.
Причина
Считается, что крапивница вызвана аллергией на собственный пот.Лечение и профилактика
Избегайте работы в жаркую погоду и прекращайте работу при появлении зуда. По возможности не царапайте. Расчесывание усиливает зуд. Устные антигистаминные препараты, принимаемые как минимум за 30 минут до душа или физических упражнений, могут предотвратить появление ульев.
7. Зуд после душа
Если ваша кожа теряет слишком много естественной смазки во время купания, она может стать зудящей и плотной.
Причины
Слишком частый горячий душ и чрезмерное использование мыла, которые удаляют защитный жир с кожи и масла.
Лечение и профилактика
Попробуйте принять душ с теплой водой вместо горячей или теплой воды. Используйте мыло экономно.
Джок зуд, также известный как tinea cruris, является грибковой инфекцией кожи.Чаще всего это заболевание поражает внутреннюю поверхность бедер, половые органы или ягодицы. Джок зуд проявляется как обширная красная или коричневая зудящая сыпь.
Причина
Влага и тепло способствуют росту грибка.
Лечение и профилактика
- Противогрибковые мази или, в постоянных случаях, пероральные противогрибковые препараты
- Сухой пах (ношение легкой и удобной одежды) и мытье противогрибковым мылом
9.Плохая гигиена
Когда на коже остаются пот и пыль, они разрушаются бактериями и дрожжами и могут раздражать нервные окончания кожи. Тепло и растирание брючной ткани и носков могут усугубить это ощущение.
Лечение и профилактика
Купайтесь регулярно. Старайтесь использовать теплую воду и мягкое мыло, а не горячую, чтобы избежать удаления защитного жирового слоя с кожи.
10. Синдром зудящих брюк
Этот причудливый термин описывает зуд от ношения новых немытых брюк или брюк.
Причина: Раздражающие вещества в немытой ткани.
Лечение и профилактика: Купать и стирать одежду.
Экзема – это группа состояний, которые вызывают воспаление и раздражение кожи. Почти 20 процентов младенцев страдают от экземы, но большинство перерастает ее к своему десятому дню рождения.
Причины
Неизвестно, что вызывает экзему, но считается, что он является чрезмерным иммунным ответом на раздражители.
Лечение и профилактика
Без лечения зудящая сыпь экземы может заразиться.Лосьоны и кремы, применяемые при увлажнении кожи, могут помочь ей сохранить влагу. Холодные компрессы также уменьшают зуд. Для уменьшения воспаления также могут быть назначены крем с гидрокортизоном (1%) или рецептурные кремы и мази, содержащие стероиды.
12. Стазис Экзема
Стазис (гравитационная) экзема выглядит как грубая, красноватая, пурпурная, опухшая, зудящая кожа на голенях. Это наиболее часто встречается в случаях, когда есть проблемы с кровообращением, включая варикозное расширение вен, тромбоз вен или другие заболевания, связанные с кровеносными сосудами.
Причины
Воспаление от расстройств кровообращения способствует накоплению жидкости. Жидкость вытекает из вен в другие ткани, вызывая зуд и раздражение.
Лечение и профилактика
- Кортикостероиды, включая гидрокортизон, могут помочь в лечении сыпи.
- Ношение компрессионных чулок и избегание стояния могут помочь предотвратить это состояние.
Синдром беспокойных ног (RLS) – малоизученное неврологическое заболевание, которое поражает больше женщин, чем мужчин.Ощущение покалывания больше, чем зуд, который вызывает желание двигать ногами. Ощущение возникает, когда ноги находятся в состоянии покоя, особенно ночью, и может затруднить сон для некоторых.
Причина
Не известно, что вызывает RLS, но это неврологическое, а не дерматологическое состояние. Дефицит магния или железа может вызвать этот синдром.
Лечение и профилактика
Движение и отказ от кофеина и алкоголя могут ослабить симптомы.
,Причины, симптомы, лечение и домашние средства
Признание причины зуда – один из первых шагов к облегчению.
1. Сухая кожа
Сухая кожа на ногах не является серьезной. Но в зависимости от степени сухости кожа на ваших ногах может растрескиваться, шелушиться, ощущаться грубо и становиться зудящей.
Причины сухой кожи включают погоду, обезвоживание и использование агрессивных средств по уходу за кожей. Вы также можете развить сухость кожи и зуд в ногах, если у вас есть кожные заболевания, такие как экзема или псориаз.
2. Удары бритвой
Бритье не только делает ваши ноги более гладкими, но также может вызвать удары бритвы на ногах. Это тип вросших волос, которые развиваются, когда стрижка волос завивается и отрастает обратно в кожу.
Использование тусклой бритвы и бритья против зерна способствует появлению этих зудоподобных бугорков.
3. Аллергия
Контакт с аллергеном также может вызвать зуд в ногах. Это может произойти, если у вас аллергия на траву и вы сидите на газоне.
Некоторые люди также имеют аллергию на средства личной гигиены, наносимые на их ноги. К ним относятся кремы для бритья, лосьоны и даже некоторые мыла. Вскоре после контакта с аллергеном могут появиться шишки, что приводит к красной зудящей сыпи на ногах.
4. Диабет
Зудящие ноги могут быть ранним признаком диабета. И если у вас ранее был диагностирован диабет, зуд является признаком того, что ваш уровень глюкозы не контролируется.
Зуд обусловлен периферической невропатией.Это когда высокий уровень глюкозы повреждает нервные волокна в организме, что приводит к воспалению и раздражению кожи.
Если у вас диабет, плохое кровообращение также может вызвать сухость кожи. Сильная сухость может привести к зуду ног.
5. Укусы насекомых
Зудящие ноги могут быть вызваны чем-то простым, например, укусом насекомого. Это может быть укус комара, укуса блох или другого укуса жука.
Эти реакции обычно незначительны и вызывают только легкий зуд и покраснение. Вы можете заметить выпуклость или область рельефной кожи в окрестностях.
Иногда укусы насекомых вызывают серьезную реакцию. Эти симптомы включают в себя:
- затруднение дыхания
- головокружение
- учащенное сердцебиение
- рвота
Этот тип реакции требует неотложной медицинской помощи и требует неотложной помощи.
6. Рост волос
Даже если после бритья ног у вас не появилось выпуклости, у вас может появиться зуд при росте волос. Зуд может начаться примерно через 12-48 часов после бритья ног.
Причиной зуда может быть сухость кожи из-за бритья, или недавно выбритые волосы врастают по мере их отрастания.
7. Фолликулит
Это кожная инфекция, когда волосяные фолликулы воспаляются. Вьющиеся волосы, прыщи или заболевание, которое подрывает вашу иммунную систему, являются факторами риска развития фолликулита.
Симптомы включают группу зудящих ударов на ногах. Область вокруг ударов может стать красной и воспаленной, а у некоторых людей появляются гнойные пузыри.
8. Расширенные кровеносные сосуды
Физические упражнения – отличный способ укрепить ваше сердце, похудеть, и это может даже улучшить некоторые хронические заболевания. Но если вы начинаете новое упражнение, вы можете почувствовать зуд в ногах.
Некоторые люди замечают зуд во время или после ходьбы, бега трусцой и других тренировок. Это связано с расширением капилляров в ногах, увеличивая приток крови к мышцам и окружающим нервам.
Ощущение временное и стихает, когда ваше тело адаптируется к новой тренировке.
9. Синдром беспокойных ног (RLS)
Синдром беспокойных ног вызывает неконтролируемое ощущение движения ног. Он может чувствовать, как будто что-то ползет по вашей коже. Некоторые люди также описывают чувство как булавки и иголки, покалывание или зуд.
Ощущение, как правило, заметно после отдыха, например, когда вы сидите или лежите. RLS может даже затруднить сон ночью.
Точная причина синдрома беспокойных ног неизвестна. Считается, что это дисбаланс в мозге химических веществ, которые включают мышечные движения.
10. Зудящие крапивницы, папулы и бляшки беременности (PUPPP)
PUPPP – это кожное заболевание, которое развивается во время беременности. Обычно это наблюдается в третьем триместре из-за повышения уровня гормонов. Симптомы включают зудящую сыпь или пятна красной, приподнятой кожи.
Сыпь или шишки могут развиться на животе в виде растяжек, но также могут появиться на ногах и бедрах. Сыпь постепенно исчезает после родов.
11. Prurigo gestationis
Это еще одна причина зудящих ног во время беременности.Это доброкачественное заболевание кожи, которое может вызвать сыпь на теле и конечностях. Области пораженного тела включают руки, ноги и туловище.
Причина prurigo gestationis неизвестна, но может быть связана с колебаниями гормонов. Сыпь исчезает через несколько недель после беременности.
Облегчение зудящих ног зависит от первопричины. Меры по уходу за собой могут помочь успокоить раздражение кожи и ощущение зуда. Это включает в себя увлажнение вашей кожи с помощью кремов, лосьонов или гелей.
Наносите влагу на ноги до и после бритья, а также после ванны или душа.
Другие актуальные продукты для снятия зуда ног включают крем против зуда, гидрокортизон и лосьон от каламина. Вы также можете принять пероральный антигистаминный препарат, чтобы остановить аллергическую реакцию.
Если зуд не реагирует на лекарства, отпускаемые без рецепта, спросите у своего врача рецептурный стероидный крем. Это лечение может быть эффективным, если у вас есть кожные заболевания, которые вызывают сухость, воспаление и зуд.
В случае фолликулита ваш врач может назначить пероральный антибиотик для лечения зудящих ног. Если у вас диабет, вашему доктору, возможно, придется скорректировать лекарства от диабета, чтобы лучше контролировать уровень сахара в крови.
зудящей кожи ночью? 20 Причины и методы лечения
Хотя ночной зуд, также известный как «ночной зуд», является прекрасным названием для группы, он вряд ли «раскачивается» и может стоить вам красоты для отдыха.
Если не остановить, это может повлиять на качество вашей жизни. Возможные виновники этого колеблются от жуткого (мы говорим о законных ошибках), до возможных проблем со здоровьем, до психической или эмоциональной перегрузки.
Но мужайтесь – вы должны быть в состоянии вычеркнуть этот зуд из своего списка безрецептурными препаратами, назначенными лекарствами, альтернативными методами лечения или успокаивающей дозой дзен.
Почему кожный зуд усиливается ночью?
Вероятно, зуд появляется только ночью из-за ваших естественных циклов. Проще говоря, это может быть, что просто труднее игнорировать зуд, когда нет других отвлекающих факторов, конкурирующих за ваше внимание.
Но есть также ряд связанных со здоровьем состояний, которые могут усилить необходимость царапин при ползании между листами.
Нерегулярный циркадный ритм
Это естественный 24-часовой цикл организма, который сообщает организму, когда следует просыпаться и спать, но его влияние на этом не останавливается.
Это влияет на температуру вашего тела, уровень гормонов и так называемых медиаторов зуда. Нерегулярный циркадный ритм был связан с несколькими основными состояниями здоровья.
Нерегулярный циркадный ритм не является общепризнанной причиной зуда ночью.
Солнечный ожог, он же «адский зуд»
У ада нет ярости, как у выжженной кожи! Зуд ада – это глубокий, болезненный зуд в результате передозировки ультрафиолетового излучения.
Гормональные колебания
Это в основном наблюдается при менопаузе или беременности из-за колебания уровня гормона эстрогена, который может вызвать сухость, покраснение и зуд кожи.
Кожные заболевания
Экзема
Экзема вызывает воспаление участков кожи. Продолжение царапин может привести к покраснению, потрескавшейся и грубой сухой коже.
Ульи
Ульи – это незаразная сыпь, иногда вызываемая аллергической реакцией. Это вызывает воспаление и накопление жидкости под кожей, давая коже красную, приподнятую, зудящую сыпь.
Триггеры могут включать определенные продукты питания, лекарства, инфекции, укусы насекомых и царапины. Некоторые другие возможные причины аллергических реакций, которые часто приводят к зуду кожи, включают:
Аллергия возникает, когда определенные клетки организма воспринимают угрозу и выделяют в ответ вещество, называемое гистамином, которое вызывает воспаление как защитный механизм.
Псориаз
Псориаз чаще всего развивается на локтях и коленях и отмечен воспаленными, красными, выпуклыми бляшками кожи. Это результат ускорения процесса производства кожи, что приводит к накоплению клеток кожи, которые напоминают чешуйки, которые иногда могут растрескиваться и кровоточить.
Ошибки
Чесотка
Эти микроскопические клещи переносятся на зараженной одежде, постельных принадлежностях или мебели, и они чувствуют себя как дома, прячась в кожу и откладывая яйца.
Однако чаще всего он передается при длительном контакте с кожей. Поэтому убедитесь, что с кем бы вы ни делили свою постель, также проходили лечение.
Это вызывает кожную инфекцию и зудящую красную сыпь, не говоря уже о серьезном случае хиби-джиби!
Вши
Вши – бескрылые паразиты, которые питаются кровью человека, танцуют на скальпах и откладывают яйца на стержни волос. Если одни только эти действия не сделали их плохими арендаторами, они могут сделать зуд скальпа как сумасшедший!
Клопы
Эти маленькие бескрылые насекомые питаются такими теплокровными животными, как мы.Им нравится бездельничать на диванах, матрасах и одежде. Они предпочитают обедать с полуночи до 5 часов утра, вызывая злой ночной зуд.
острицы
Поговорим о боли в заднице! Эти паразитические черви поселяются в толстой кишке жертвы, и пока они спят, черви выскакивают через задний проход, откладывая яйца в окружающую кожу.
Это, как вы, вероятно, не можете помешать себе представить, вызывает худший вид зуда.
Заболевания почек или печени
Зуд кожи является обычным явлением для людей с терминальной стадией почечной недостаточности или хронической болезнью печени.
Проблемы со щитовидной железой
Гипертиреоз и его двоюродный брат, гипотиреоз, давно уже вызывают зуд.
Обратитесь к врачу, если ваш зуд сопровождается непреднамеренной потерей веса, учащенным пульсом, опухшими глазами или увеличением щитовидной железы (признаки гипертиреоза) – или увеличением веса, ухудшением состояния усталости, запором или сухостью кожи (признаки гипотиреоза).
Психологические условия
Стресс, беспокойство, депрессия или хронический стресс могут привести к тому, что ваша кожа начнет ползти даже без физической причины, и вы почувствуете непреодолимое желание поцарапать ее.
Синдром беспокойных ног
Женщины в два раза чаще испытывают это неврологическое расстройство, которое вызывает зудящее ощущение жуткой ползучести в ногах. Симптомы обычно усиливаются ночью, когда вы отдыхаете или пытаетесь уснуть.
Железодефицитная анемия также может быть связана с этим расстройством.
Если в организме мало железа, организм не может производить достаточно здоровых эритроцитов для удовлетворения своих потребностей. Симптомы могут включать усталость, одышку или ощущение покалывания в ногах, например, зуд.
Рак
Хронический зуд может быть ранним признаком некоторых видов рака. Если ваш зуд беспокоил вас какое-то время и у него нет очевидной причины, стоит обратиться к врачу.
Это редкая причина зуда, которая чаще возникает у тех, кто испытывает ночные поты, лихорадку, озноб и непреднамеренную потерю веса.
Нервные расстройства
Чувствительные к зуду нервы могут работать неправильно, вызывая фантомный зуд, который не имеет физического триггера.
Это может быть результатом основного заболевания, в том числе:
- рассеянный склероз
- черепица
- диабет
Если повезет, эти лекарства заставят Sandman снять ваш зуд, чтобы никогда не приземлиться, прежде чем вернуться за вами ,Выберите их в соответствии с наиболее вероятной причиной или обратитесь к врачу, чтобы удалить догадки.
Природные средства, чтобы попробовать:
Мелатониновые добавки
Мелатонин – это гормон, который естественным образом существует в организме, чтобы помочь вызвать сон.
Обычно считается безопасным принимать в качестве добавки, и наука поддерживает вашу способность помочь вам вздремнуть. Вы не можете чесаться, если вы уже спите, верно? Вы можете делать покупки здесь.
Увлажняющие средства
Если у вас сухая кожа, нанесите лосьон перед сном.Или еще лучше, пусть друг сделает это за вас. Ошеломлен выбором масел для тела и кремов и не уверен, с чего начать? Попробуйте этот надежный фаворит.
Купание с пищевой содой или коллоидной овсяной мукой
Это дешевые, эффективные и роскошные методы для снятия зуда, и побочные эффекты многочисленны, пока вода не слишком горячая. Кроме того, пищевую соду не следует использовать более двух-трех раз в неделю.
Вы можете найти пищевую соду в любом продуктовом магазине, но овсяная каша в проходе для зерновых не будет работать в ванне – вместо этого, попробуйте этот.
Прохладный компресс
Начните ночь на прохладной стороне и уменьшите зуд, связанный с повышенной температурой кожи. Они доступны во многих стилях, которые существуют практически для каждой части тела.
Увлажнители воздуха
Увлажнители воздуха увлажняют воздух, создавая прекрасную среду для упругой, устойчивой к зуду кожи. Некоторые даже имеют поддоны для диффузии эфирных масел, добавляя ароматерапию в сделку.
Когнитивно-поведенческая терапия
Если ваш ночной зуд вызван стрессом, тревогой или депрессией, когнитивно-поведенческая терапия (КПТ) может быть именно тем, что назначил врач.
CBT – это форма психотерапии, предназначенная для управления эмоциями и перенаправления нездоровых моделей мышления. Он признан эффективным средством для лечения кожных заболеваний, на которые влияет психика.
OTC облегчение зуда
Антигистаминные препараты
Как следует из их названия, антигистаминные препараты подавляют или блокируют выделение гистамина, тем самым успокаивая зуд, вызываемый крапивницей. Бенадрил является хорошо известной фирменной версией непатентованного антигистаминного дифенгидрамина.
Обратите внимание, что, несмотря на то, что доступны варианты, не требующие сонливости, некоторые могут вас просто сбить с толку. Просто честное предупреждение, чтобы вы не взяли их в неподходящее время, например, до вождения или во время преследования Фредди Крюгера.
Гидрокортизоновый крем
Гидрокортизоновый крем, не являющийся антигистаминным, выполняет аналогичное действие – блокирует выброс химических веществ в кожу, которые вызывают воспаление.
Антидепрессанты
Антидепрессанты, называемые селективными ингибиторами обратного захвата серотонина (СИОЗС), назначаются для борьбы с хроническим зудом.
Тем не менее, одним из возможных побочных эффектов СИОЗС является снижение сексуального желания, поэтому для некоторых это может быть чрезмерной коррекцией – ночи могут закончиться и мирными!
Также важно отметить, что некоторые антидепрессанты могут на самом деле ухудшать качество сна у некоторых людей и вызывать бессонницу.
Другие советы по предотвращению зуда
Избегайте зудящих тканей
По этой причине большинство из нас не перерабатывают наши старые картофельные мешки в пижаму – перед сном требуется нежная одежда из натуральных тканей.Попробуйте органический хлопок, или для разорения – шелк.
Контроль температуры
Как описано выше, перегрев кожи может вызвать зуд. Установка термостата на ступеньку ниже может также уменьшить раздражение кожи.
Избегайте других раздражителей кожи
Косметика, душистое мыло и духи могут сделать вашу кожу более привлекательной для других людей, но некоторые из них могут сказаться на вашем комфорте. Особенно те, которые загружены с искусственным ароматом.
Если вы обнаружите, что это именно тот случай, когда в вашей косметичке есть что-то, это может стать идеальным подарком к празднику для вашего лучшего друга!
Держите ногти короткими и противостоите зуду
Зуд заставляет вас царапать, но царапина раздражает вашу кожу, поэтому вы царапаете больше и больше чешетесь … чем это заканчивается ?!
Одним из выходов из этой бесконечной петли обратной связи является укоротить ногти, чтобы защитить кожу от царапин.Другой способ – просто справиться с зудом – легче сказать, чем сделать, наверняка.
Может показаться глупым посещать доктора только из-за зуда, но если вы попробовали домашние средства и по-прежнему не можете найти облегчение, вы должны сами получить помощь.
Если ваш зуд длится более пары недель или мешает вам спать, зачем мириться с этим? И если ваш зуд сопровождается другими симптомами, лучше быть в безопасности, чем сожалеть.
Диета при артрите и артрозе коленного сустава: Диета при артрите и артрозе суставов (питание, список продуктов): что нельзя есть
Диета при артрозе и артрите коленного сустава: питание и витамины
Диета при артрозе и артрите суставов подбирается в зависимости от формы заболевания и причин его возникновения. Общих принципов правильного питания, которые могут использоваться при всех патологиях опорно-двигательного аппарата, не существует. Рацион составляется лечащим врачом на основании результатов обследования, наличия сопутствующих патологий и общего состояния организма.  К подбору диеты необходимо подходить с особой осторожностью, потому что введение тех или иных продуктов без ведома специалиста может усугубить тяжесть течения заболевания. Пища, приносящая пользу при артрозе, может оказаться вредной при подагрическом артрите. С осторожностью должны применяться и диеты с небольшим количеством кальция: дефицит этого вещества способен привести к возникновению остеопороза, что ухудшает состояние опорно-двигательного аппарата. Однако избыток кальция также вреден для организма: он способствует ускоренному формированию костных наростов.
К подбору диеты необходимо подходить с особой осторожностью, потому что введение тех или иных продуктов без ведома специалиста может усугубить тяжесть течения заболевания. Пища, приносящая пользу при артрозе, может оказаться вредной при подагрическом артрите. С осторожностью должны применяться и диеты с небольшим количеством кальция: дефицит этого вещества способен привести к возникновению остеопороза, что ухудшает состояние опорно-двигательного аппарата. Однако избыток кальция также вреден для организма: он способствует ускоренному формированию костных наростов.
Правильное питание при посттравматическом артрите и артрозе
При воспалительных заболеваниях, вызванным травмами и повышенными физическими нагрузками, требуется сбалансированная, богатая питательными веществами диета. Витамины при артрозе коленного сустава могут поступать как с продуктами питания, так и в виде биологически активных добавок. В рацион не должно входить много продуктов, содержащих простые углеводы и тугоплавкие жиры. Лишний вес способствует усугублению тяжести течения заболевания. Регенерации тканей колена способствует коллаген, который входит в состав густых костных бульонов или студня. Коллаген стимулирует процессы регенерации хрящевой ткани, повышает ее прочность.
При посттравматическом артрозе и артрите полезен желатин, из которого готовят заливное и желе. Необходимо есть как можно больше кисломолочных продуктов — молочный белок быстро усваивается и не способствует формированию жировых отложений. Кроме того, эти продукты богаты кальцием, который используется для построения костных тканей. Животный белок организм должен получать из нежирного мяса и рыбы, растительный — из бобовых, чечевицы, гречневой крупы. Витамины при артрозе суставов могут поступать вместе со свежими овощами и фруктами. Смотрите на видео советы специалиста:
Диета при подагрическом и ревматоидном артрите
При этой форме воспалительного процесса правильное питание способствует исчезновению основных его симптомов. Нельзя есть мясные и рыбные бульоны, колбасные изделия, соленья и маринады, бобовые, щавель, специи. Отказаться необходимо от употребления спиртных напитков. Предпочтительно соблюдение вегетарианской диеты, однако в рацион можно включить отварную морскую рыбу, мясо кролика и индейки.
Ревматоидный артрит — аутоиммунный патологический процесс, в лечении которого диета играет вспомогательную роль. Она способствует улучшению общего состояния организма и повышает эффективность медикаментозной терапии. Правильное питание направлено на устранение признаков воспаления, нормализацию работы иммунной системы. При ревматоидном артрите нельзя есть жирную, жареную и острую пищу, копчености и колбасные изделия, мясные и рыбные бульоны, баранину и свинину, пряности и консервы. Животные жиры необходимо заменить растительными. Рекомендуется ограничить количество потребляемого сахара и соли. Продукты питания должны содержать как можно больше витаминов и минералов. Отказаться необходимо от слишком холодных и горячих блюд.
 Диета при артрите и артрозе коленного сустава, имеющих инфекционное происхождение, подразумевает применение специального стола №10. Основной целью такого питания является устранение признаков воспаления и снижение негативного воздействия некоторых лекарственных препаратов. Количество белков в рационе не должно превышать норму, поступать они должны с молоком, кисломолочной продукцией, яйцами, нежирным мясом и рыбой. Тугоплавкие животные жиры в рацион входить не должны, поэтому от свинины, говядины и баранины рекомендуется отказаться. Ограничивается употребление простых углеводов: кондитерские изделия и мед следует заменять фруктами, ягодами и сухофруктами.
Диета при артрите и артрозе коленного сустава, имеющих инфекционное происхождение, подразумевает применение специального стола №10. Основной целью такого питания является устранение признаков воспаления и снижение негативного воздействия некоторых лекарственных препаратов. Количество белков в рационе не должно превышать норму, поступать они должны с молоком, кисломолочной продукцией, яйцами, нежирным мясом и рыбой. Тугоплавкие животные жиры в рацион входить не должны, поэтому от свинины, говядины и баранины рекомендуется отказаться. Ограничивается употребление простых углеводов: кондитерские изделия и мед следует заменять фруктами, ягодами и сухофруктами.
В период ревматоидной атаки следует соблюдать бессолевую диету. Количество потребляемой жидкости необходимо уменьшить до 1 л. Питаться нужно небольшими порциями 5-6 раз в день. В рацион обязательно должны входить богатые витаминами продукты — это плоды шиповника, лимоны, вишня, черная смородина, яблоки, отруби.
Существуют и общие принципы правильного питания при артрите и артрозе, которые должны соблюдать люди, имеющие любую форму этого заболевания. В рацион обязательно должны входить продукты, содержащие полиненасыщенные жирные кислоты. Они устраняют признаки воспаления, улучшают общее состояние организма. Большое количество этих веществ содержится в красной рыбе, однако при подагрическом артрите ее рекомендуется заменить льняным маслом, потому что оно легко усваивается и оздоравливает пищеварительную систему.
При всех формах артрита нужно исключить из рациона кофе, крепкий черный чай, спиртные напитки, то же касается пряностей, маринадов и острых соусов. Однако некоторые из приправ, например, имбирь и куркума, положительно влияют на состояние суставов. Употреблять их необходимо с особой осторожностью ввиду возможности возникновения аллергических реакций. Согласно некоторым исследованиям, негативно на состоянии суставов могут сказаться растения семейства пасленовых — помидоры, картофель, болгарский перец баклажаны. При ухудшении самочувствия на фоне употребления этих продуктов, их необходимо исключить из меню. Рацион больного артритом или артрозом должен содержать оптимальное количество питательных веществ, витаминов и минералов.
Серия видео-передач о болезнях суставов:
2017-02-27
 Загрузка…
Загрузка…Диета при артрите коленного сустава: рекомендации…
 Соблюдайте правильное питание и оно поможет вам сохранить ваши суставы
Соблюдайте правильное питание и оно поможет вам сохранить ваши суставыПравильное питание играет не последнюю роль в лечении заболевания. Диета при артрите коленного сустава помогает снизить вес, что способствует уменьшению нагрузки на суставы. Соблюдение диетических рекомендаций даст дополнительный положительный эффект. Однако, никакая специальная диета или «чудо-пища» не поможет вылечить артрит навсегда.
Рекомендации для больных
Питание больного артритом суставов должно быть низкокалорийным. Главная цель диеты — снизить вес. Общие диетические рекомендации для пациента с артритом суставов:
- Есть сбалансированную пищу, включая фрукты и овощи, молочные продукты, крупы и зерно.
- Белки необходимы для образования новых тканей, покрывающих суставную поверхность костей. Данные вещества участвуют в регенерации хрящевой ткани.
- Углеводы наполняют организм больного энергией, обеспечивающей бесперебойное осуществление процессов обмена веществ.
- Избегайте голодания. В организм больного должно поступать необходимое количество жиров. С данными веществами связан обмен и усвоение организмом важных витаминов. При артрите суставов следует употреблять растительные жиры. Они быстрее усваиваются организмом и приносят больше пользы, чем животные жиры.
- Увеличить потребление кальция для снижения риска остеопороза.
- Пить много жидкости, исключив крепкий кофе, алкогольные напитки.
- Питание больного должно быть дробным. Пищу следует употреблять минимум 5–6 раз в сутки.
- Держите вес в нормальном диапазоне.
Пациентам с избыточным весом или ожирением, дополнительная нагрузка на суставы усугубляет симптомы артрита. Поэтому больным следует соблюдать диетические рекомендации.
Омега-3 жиры и воспаление
 Омега-3 жиры оказывают положительный результат на выздоровление организма в целом, на счет дозировки проконсультируйтесь с врачом
Омега-3 жиры оказывают положительный результат на выздоровление организма в целом, на счет дозировки проконсультируйтесь с врачомБыло обнаружено, что продукты, содержащие омега-3 жиры, помогают уменьшить воспаление, вызванное некоторыми формами заболевания, например, ревматоидным. Применение омега-3 жирных кислот не так сильно влияет на организм пациента, но оказывает значительное влияние на течение заболевания. Омега-3 жирные кислоты имеют мало побочных эффектов, но влияют на весь организм, например, снижают риск развития сердечных заболеваний. Продукты, богатые омега-3 жирными кислотами:
- рыба;
- льняное семя и масло;
- рапсовое масло;
- грецкие орехи;
- яйца;
- маргарин;
- рыбий жир.
Масло рыбьего жира также содержит витамин А. Как известно, большие количества витамина А могут вызвать серьезные побочные эффекты. Прежде чем принимать решение по поводу приема рыбьего жира, следует согласовать дозировку с врачом.
Таблица 1. Содержание омега-3 жирных кислот в рыбе.
| Наименование | Количество омега-3 на 100 гр. продукта |
| Икра чёрная и красная | 6,789 гр |
| Скумбрия атлантическая свежая | 2,670 гр |
| Лосось атлантический морской | 2,586 гр |
| Лосось атлантический, выращенный на ферме | 2,506 гр |
| Сельдь тихоокеанская свежая | 2,418 гр |
| Тунец свежий | 0,243 — 1,664 гр |
| Скумбрия тихоокеанская свежая | 1,614 гр |
| Сардины атлантические | 1,480 гр |
| Лосось консервированный | 1,323 гр |
| Лосось консервированный | 1,323 гр |
| Лосось консервированный | 1,323 гр |
| Устрицы | 0,740 гр |
| Палтус свежий | 0,669 гр |
| Морской угорь свежий | 0,653 гр |
| Креветки | 0,601 гр |
| Камбала | 0,563 гр |
| Морские моллюски | 0,396 гр |
| Морской гребешок | 0,396 гр |
| Треска тихоокеанская | 0,221 гр |
Пациентам с артритом суставов рекомендуется употреблять до 220–340 гр. продуктов с содержанием омега-3 жирных кислот. При покупке свежей рыбы важно правильно приготовить продукт. Чтобы сохранить полезные вещества, все продукты необходимо запекать, готовить на гриле или пару.
Роль кальция и витамина D
 Суточная доза кальция в зависимости от возраста человека
Суточная доза кальция в зависимости от возраста человекаХорошее питание при артрите коленного сустава играет ключевую роль в профилактике и лечении. Кальций снижает риск перелома, а витамин Д помогает абсорбировать кальций. Выработка необходимого количества витамина Д предотвращает развитие дегенеративной патологии или уменьшить ее негативное влияние на организм. Большое количество кальция способно предотвратить развитие остеопороза, как осложнение артрита, а с другой стороны, он может вызвать ускоренный рост остеофитов. Поэтому принимать данные компоненты и продукты, в состав которые они входят, следует осторожно. Принимая добавки кальция и витамин Д, следует:
- бросить курить;
- избегать физических нагрузок на время острых приступов;
- уменьшить употребление алкоголя и кофеина.
Суточная потребность взрослого человека кальцием составляет 1000 мг, в витамине Д — 2.5–10 мкг.
Таблица 2. Продукты с высоким содержанием кальция.
| Название продукта | Содержание кальция в 100 гр. | Процент суточной потребности |
| Кунжут | 1474 мг | 147% |
| Сыр «Пармезан» | 1184 мг | 118% |
| Молоко сухое нежирное | 1155 мг | 116% |
| Молоко сухое 25% | 1000 мг | 100% |
| Сыр «Голландский» 45% | 1000 мг | 100% |
| Сыр «Пошехонский» 45% | 1000 мг | 100% |
| Сыр «Чеддер» 50% | 1000 мг | 100% |
| Сыр «Швейцарский» 50% | 930 мг | 93% |
| Молоко сухое 15% | 922 мг | 92% |
| Сыр «Российский» 50% | 880 мг | 88% |
| Сыр «Рокфор» 50% | 740 мг | 74% |
| Сливки сухие 42% | 700 мг | 70% |
| Сыр Гауда | 700 мг | 70% |
| Сыр плавленый «Российский» | 700 мг | 70% |
| Сыр «Сулугуни» | 650 мг | 65% |
| Брынза (из коровьего молока) | 630 мг | 63% |
| Сыр плавленый «Колбасный» | 630 мг | 63% |
| Сыр «Адыгейский» | 520 мг | 52% |
| Сыр «Камамбер» | 510 мг | 51% |
| Чай (сухая заварка) | 495 мг | 50% |
| Сыр «Фета» | 493 мг | 49% |
| Соль поваренная | 368 мг | 37% |
| Семена подсолнечника (семечки) | 367 мг | 37% |
| Шоколад молочный | 352 мг | 35% |
| Соя (зерно) | 348 мг | 35% |
| Молоко сгущённое с сахаром 5% | 317 мг | 32% |
| Молоко сгущённое с сахаром нежирное | 317 мг | 32% |
| Молоко сгущённое с сахаром 8,5% | 307 мг | 31% |
| Шпроты в масле (консервы) | 300 мг | 30% |
| Миндаль | 273 мг | 27% |
| Сливки сгущённые с сахаром 19% | 250 мг | 25% |
| Петрушка (зелень) | 245 мг | 25% |
| Укроп (зелень) | 223 мг | 22% |
| Халва подсолнечная | 211 мг | 21% |
| Нут | 193 мг | 19% |
| Яичный порошок | 193 мг | 19% |
| Маш | 192 мг | 19% |
| Фундук | 188 мг | 19% |
| Листья одуванчика (зелень) | 187 мг | 19% |
| Горбуша натуральная (консервы) | 185 мг | 19% |
| Чеснок | 180 мг | 18% |
| Базилик (зелень) | 177 мг | 18% |
| Сыр нежирный | 166 мг | 17% |
| Творог 4% | 164 мг | 16% |
| Творог 5% | 164 мг | 16% |
| Творог 9% (полужирный) | 164 мг | 16% |
| Курага | 160 мг | 16% |
| Творог 11% | 160 мг | 16% |
| Мороженое пломбир | 159 мг | 16% |
| Отруби пшеничные | 150 мг | 15% |
| Творог 18% (жирный) | 150 мг | 15% |
| Фасоль (зерно) | 150 мг | 15% |
| Мороженое сливочное | 148 мг | 15% |
| Инжир | 144 мг | 14% |
| Желток куриного яйца | 136 мг | 14% |
| Масса творожная 16,5% жирности | 135 мг | 14% |
| Молоко козье | 134 мг | 13% |
| Какао порошок | 128 мг | 13% |
| Хурма | 127 мг | 13% |
| Кефир нежирный | 126 мг | 13% |
| Молоко нежирное | 126 мг | 13% |
| Простокваша нежирная | 126 мг | 13% |
| Йогурт 1,5% | 124 мг | 12% |
| Йогурт 6% | 124 мг | 12% |
| Ряженка 1% | 124 мг | 12% |
| Ряженка 2,5% | 124 мг | 12% |
| Ряженка 4% | 124 мг | 12% |
| Ряженка 6% | 124 мг | 12% |
| Йогурт 3,2% | 122 мг | 12% |
| Йогурт 6% сладкий | 122 мг | 12% |
| Кунжут | 1474 мг | 147% |
| Сыр «Пармезан» | 1184 мг | 118% |
| Молоко сухое нежирное | 1155 мг | 116% |
| Молоко сухое 25% | 1000 мг | 100% |
Таблица 3. Продукты с высоким содержанием витамина Д.
| Название продукта | Содержание витамина D в 100 гр. | Процент суточной потребности |
| Рыбий жир (из печени трески) | 250 мкг | 2500% |
| Печень трески (консервы) | 100 мкг | 1000% |
| Сельдь жирная | 30 мкг | 300% |
| Шпроты в масле (консервы) | 20.5 мкг | 205% |
| Кета | 16.3 мкг | 163% |
| Скумбрия | 16.1 мкг | 161% |
| Лосось атлантический (сёмга) | 11 мкг | 110% |
| Горбуша | 10.9 мкг | 109% |
| Икра чёрная зернистая | 8 мкг | 80% |
| Желток куриного яйца | 7.7 мкг | 77% |
| Тунец | 5.7 мкг | 57% |
| Грибы лисички | 5.3 мкг | 53% |
| Гриб сморчок | 5.1 мкг | 51% |
| Окунь речной | 3 мкг | 30% |
| Икра красная зернистая | 2.9 мкг | 29% |
| Камбала | 2.8 мкг | 28% |
| Щука | 2.5 мкг | 25% |
| Окунь морской | 2.3 мкг | 23% |
| Яйцо куриное | 2.2 мкг | 22% |
Получить витамин Д можно от солнца. Больным с артритом рекомендуется почаще находиться под прямыми солнечными лучами. Достаточно 10–15 минут в день, можно больше. На лицо можно наносить солнцезащитный крем, на руки и ноги нельзя. Солнцезащитный крем блокирует поглощение витамина Д.
Сера, селен и коллаген
Метилсульфонилметан (сера) участвует в синтезе соединительной ткани, она принимает активное участие в синтезе коллагена, являющимся особым белком хрящевой ткани. Волокна коллагена образуют своеобразную сеть, которая является каркасом хряща, придает ему прочность и упругость. Селен тоже играет важную роль, без данного микроэлемента сера не может стать строительным материалом для хряща. Источники богатые метилсульфонилметаном:
- капуста;
- шпинат;
- рыба;
- сойя.
Суточная потребность селена для взрослого человека составляет 20–100 мкг. Пациентам с артритом коленных суставов необходимо употреблять больше овсяной и гречневой каши, морскую капусту, пророщенные зерна пшеницы. Злоупотреблять данным веществом нельзя. Большое количество селена в организме способно вызвать шелушение кожи, ломкость ногтей, выпадение волос, чувствительность зубов.
Пациенту с артритом суставов в сутки необходимо получать 3–7 гр. коллагена. Данное вещество находится в связках и костях животных. Для выработки синтеза коллагена необходимы цинк, медь, железо, витамины А, С, Д, Е. Такие вещества содержатся в говядине, индейке, курятине, коровьем молоке, твердом сыре, фасоли, миндале.
От каких продуктов следует отказаться?
Соблюдая диетические рекомендации, пациент теряет лишние килограммы, воспалительные реакции начинают постепенно отступать, болезненность проходит. Диета составляется квалифицированными диетологами. Питание следует строго соблюдать. В рационе больного не должно быть продуктов, способных ухудшить течение патологического состояния. К таким продуктам относят:
- крепкий кофе;
- жирное, копченое, жареное мясо содержит большое количество арахидоновой кислоты, способной вызвать воспалительный процесс;
- алкоголь содержит адреналин, который стимулирует работу внутренних органов, воспаленных клеток сустава;
- сдобные булочки, мед, шоколад;
- соль;
- маргарин, чипсы и картофель фри увеличивают риск возникновения артритов.
Кроме того, больным с артритом суставов нельзя употреблять желток яйца, сметану. Диетическое питание не принесет пациенту дискомфорта. Все продукты заменяемые. Употреблять запрещенную пищу нельзя только в период острого течения заболевания.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться статьей:Какие продукты нельзя есть при артрите и артрозе суставов
Диета при коленном артрозе (гонартрозе)
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день…
Читать далее »
При артрозе происходит изменение структуры хрящевой ткани. Поэтому для эффективного лечения болезни рекомендуется соблюдать специальную диету. Больным советуют пересмотреть в своем суточном рационе соотношение белков, жиров и углеводов.
Сбалансированная диета при артрозе коленного сустава питание при артрозе заключается в обеспечении организма необходимым количеством белков растительного и молочного происхождения за счет уменьшения употребления мясных продуктов.
Продукты при избыточной массе тела
Очень часто артроз возникает у людей с повышенной массой тела. Поэтому задача диеты, в первую очередь, заключается в снижении веса. Это значительно уменьшит нагрузку на страдающие суставы. Это в свою очередь поможет снизить болевые ощущения и улучшить общее состояние организма. Больным рекомендовано употреблять много фруктов, овощей и ягод, чтобы максимально обеспечить свой организм необходимыми витаминами и микроэлементами.
Для людей с лишним весом следует включить в свой рацион питания кисломолочные продукты и нежирное мясо. Рекомендуется заменить свинину, баранину диетическим мясом индейки, курицы или кролика. Это позволит в достаточной степени обеспечить организм необходимыми белками. Не следует забывать и о растительных белках, которые в большом количестве находятся в бобовых.
Для того чтобы снизить вес, не стоит злоупотреблять жареными и копчеными продуктами. Консервация или употребление слишком большого количества специй влияют на аппетит, а значит и увеличение веса. Поэтому приветствуется приготовление продуктов на пару или методом тушения.
Необходимо включить в свою диету потребление в небольшом количестве грецких, кедровых или миндальных орехов. 50% всех потребляемых продуктов – это сырые овощи и фрукты. Прекрасный вариант – это делать из них салаты, заправленные растительным маслом или нежирным йогуртом и
меню, запрещенные и разрешенные продукты

Артроз коленного сустава, именуемый в медицине гонартрозом, является невоспалительным заболеванием, которое способно привести к разрушению суставного хряща. На данный момент этот недуг встречается у каждого 3 взрослого жителя планеты.
Заболевание всё чаще диагностируют у молодых людей, а за последние 20 лет статистика показала очень стремительное распространение гонартроза во всем мире. Факторов, которые могут привести к недугу, достаточно много, но главными из них являются возраст и лишний вес.
При прохождении диагностики и выявлении данного диагноза, пациентам показано полное изменение образа жизни, отказ от вредных привычек и регулирование физической активности. Но, в первую очередь, пациент должен заняться своим питанием.

Диета при артрозе коленного сустава разрабатывается доктором. При четком следовании рекомендациям больной может быстро избавиться от лишнего веса и поддержать свой организм полезными компонентами, содержащимися в правильной пище. Важно понимать, что опрометчивым решением является соблюдение голодной диеты. Если вес и станет меньшим, то это вовсе не пойдет на пользу организму и суставам. Пища – это поддержка и лекарство для организма.
Рекомендации по питанию при артрозе коленного сустава
Питание при артрозе коленного сустава должно быть сбалансированным. Самое сложное в выборе правильного меню – это нахождение золотой середины. Одним из главных принципов питания при прогрессирующем артрозе коленного сустава является дробность. Кушать требуется совсем понемногу, но несколько раз в сутки. Идеальные промежутки между приемами пищи должны составлять 3-4 часа.
Нагружать организм пищей нельзя после 18-00. Это вовсе не значит, что кушать до самого утра больше нельзя. Принимать пищу можно, но она должна быть очень легкой и быстроусвояемой. За пару часов до сна можно принять обезжиренный творог, легкий йогурт или сладкое яблоко. А вот кислые фрукты и ягоды стоит исключить из рациона вовсе. Также воспрещены к приёму и некоторые овощи, среди которых картофель, томаты, сладкий перец и репчатый лук.
Приём алкоголя и табакокурение воспрещены пациентам с артрозом. При продолжении употребления табачных изделий и горячительных напитков, результаты терапии состояния могут оказаться минимальными или полностью отсутствовать.

Врачи нередко упоминают о разгрузочных днях. Проводить их требуется несколько раз в неделю. Это могут быть дни, в которые пациент будет питаться только овощами, фруктами или кисломолочными продуктами.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? “Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция.”
Некоторым больным можно проводить и лечебное голодание. Обычно, день без пищи приводит организм в стресс, а результаты от терапии становятся впечатляющими. Так, организм начинает очень интенсивно выделять вещества, приводящие к ускорению обменных веществ в тканях. В результате, многие пациенты указывают на снижение интенсивности болей.
Запрещенные продукты
Список запрещенных продуктов при артрозе, достаточно широк. Знать его необходимо обязательно, ведь соблюдение диеты без подобных знаний является невозможным. Исключить требуется следующие продукты, блюда и изделия:
- Свежий хлеб и сдоба.
- Фастфуд, «уличная еда», жареные пирожки, беляши и пончики.
- Крепкий чай, кофе, газированные напитки, фреши из апельсинов и грейпфрутов, томатный сок.
- Все виды копченостей, солений и маринадов при диете исключаются.
- Жирные сорта мяса, в числе которых говядина, свинина, утка.
- Продукты, изготовленные из цельного молока.
- Жирная рыба – семга, палтус и осетрина.
- Красная и черная икра.
- Любые кондитерские изделия с кремом.
- Сливочные и молочные десерты, а также мороженое.
- Любые алкогольные напитки, вина, пиво, слабоалкогольные напитки и энергетики.
- Соусы и блюда с добавлением приправ и специй воспрещены в любых диетах.
- Молочные продукты с повышенным содержанием жира, плавленые сыры, сметана свыше 10% жирности, йогурты свыше 3% жирности, творог свыше 4% жирности.
- Каши быстрого приготовления.
- Шоколад, шоколадный сыр, масло или шоколадная паста.
- Сухарики, чипсы, гренки, лапша быстрого приготовления, попкорн, хлопья и любые готовые завтраки.
- Продукты с содержанием Омега-6: растительные масла, семечки.
- Продукты с высоким содержанием разрыхлителей, консервантов, красителей, усилителей вкуса.
- Майонез, маргарин, соусы на масле лучше исключить независимо от соблюдения диеты.

Данный перечень продуктов лучше выписать на листок и повесить на холодильник. Так, забыть какой-либо запрет будет тяжелее.
Разрешенные продукты
Главный плюс в меню при артрозе коленного сустава – разрешенных блюд больше, чем запрещенных видов продуктов. Итак, пациентам можно есть следующие продукты:
- Мясо, которое можно употреблять – это домашняя курица и индейка. Редко можно полакомиться и нежирной уткой.
- Супы на слабом курином и овощном бульоне с добавлением макаронных изделий из твердых сортов пшеницы и овощей – моркови и малого количества необжаренного лука.
- Некислые борщи.
- Каши и виды хлеба из грубой муки.
- Зелень, а в особенности петрушка, шпинат, укроп, салат, сельдерей.
- Свежие овощи – брокколи, цветная капуста, морковь, кабачки и тыква.
- Фасоль, чечевица и горох.
- Льняное масло и льняное семя. Эти полезные продукты требуется добавить к питанию из-за содержащихся в них жирных кислот Омега-3.
- Кефир, ряженка, натуральный йогурт и сыворотка. Именно в сыворотке содержится очень большое количество кальция, что позволяет поддержать суставные ткани и добавить им крепости. В сутки рекомендуется выпивать пол-литра сыворотки.
- Иногда принимать рекомендуют орехи, пророщенную пшеницу и запеченную, нежирную рыбу.
- Ананасы в свежем и консервированном виде. Этот фрукт способен бороться с воспалением суставных тканей, что позволяет улучшить состояние коленного сустава и снять отечность, боли и улучшить обменные процессы.

Стоит помнить, что так выглядит общепринятый список продуктов, которые можно принимать при артрозе коленного сустава. Именно их чаще всего включают в диету. Меню может варьироваться в зависимости от формы и тяжести заболевания. Главное, проконсультироваться с доктором, касательно того, какие именно продукты и блюда пойдут на пользу.
Витамины и их значение для организма при артрозе
Витамины обязательно должны присутствовать в меню больного артрозом коленного сустава. Особенную важность несут витамины группы В. Именно они улучшают метаболизм в тканях.
| Витамины группы В и их роль в рационе больного артрозом | |||
| В1 | В2 | В6 | В9 |
| Тиамин отвечает за процесс синтеза белков, жиров и углеводов. Витамин содержится в фасоли, горохе, нуте. | Рибофлавин — играет важную роль в процессе регенерации и роста клеток. Он содержится в таких продуктах, как печень, почки, грибы, яйца и полезные молочные продукты. | Пиридоксин — участвует в генерации гемоглобина. Он содержится в бананах, картофеле, грецком орехе и фундуке, а также в капусте и зерновых продуктах. | Фолиевая кислота — регенерирует эритроциты. Недостаток витамина В9 отрицательно влияет на костный мозг. Получить фолиевую кислоту можно из зелени, мёда, зерновых, бобовых. |
Помимо витаминов группы В, важным элементом питания для пациента с артрозом коленного сустава является витамин Е. Содержится он в таких продуктах, как отруби, рыба, растительные масла, орехи и зерновые культуры.

Правильное меню
Главная цель диеты при артрозе коленного сустава — снижения веса больного. Это, однако вовсе не значит, что пациенту нужно интенсивно худеть путем голодания. Диета при артрозе коленного сустава должна быть организована таким образом, чтобы происходило достаточное питание суставов, но при этом не было чрезмерно калорийным.

Для того чтобы снизить вес, стоит отказаться от жирных продуктов. Так, свинину и говядину в питании можно заменить постной курицей и нежирной рыбой. Лучше заменить обычные макаронные изделия лапшой из твердых сортов пшеницы. А белый свежий хлеб можно заменить хлебом из муки грубого помола или хлебцами. Если соединить в диете ягоды и фрукты с кисломолочными продуктами, то это улучшит метаболизм и упростит работу пищеварительной системы в целом.
Продукты при артрозе коленного сустава должны быть не просто правильными, также нужно уметь правильно их готовить. Для того чтобы диета была максимально полезной, для обработки продуктов лучше использовать варку и готовку на пару. Это касается омлетов, курицы и овощей, которые обязательно должны присутствовать в питании. Также потребление воды позволит восстановить водно-солевой баланс и обменные процессы в организме, что непременно приведет к похудению.
Диета при артрите суставов – разрешенные продукты
Приветствую вас, читатели! На сегодняшний день, артрит и артроз, достаточно частые по встречаемости заболевания. В основном этот недуг раньше поражал людей пожилого возраста, но сегодня болезнь значительно помолодела. Артрит, это не что иное, как воспалительный процесс в самом суставе и окружающих его тканях. Правильно составленная диета при артрите суставов играет важную роль при лечении этого заболевания.
К артрозу же воспаление не имеет никакого отношения. Артрит чаще всего возникает в результате присоединившейся инфекции, артроз же, из-за неравномерных нагрузок, травм, не желания следить за состоянием своего тела, точнее здоровья. Большая масса больных стараются лечить данный недуг лишь медикаментозно, но очень большую роль в лечении играет питание. Специально создана диета при артрите и артрозе в помощь пациентам.
Питание при артрите суставов и артрозе

 Важно помнить, что питание это не панацея, это средство из множества вариантов лечения. Желательно научиться совмещать несколько видов терапии. Ведь при данных вариантах заболевания важно ограничить нагрузку на суставы, если причиной является воспалительный агент, обязательно вводятся антибактериальные и противовоспалительные средства.
Важно помнить, что питание это не панацея, это средство из множества вариантов лечения. Желательно научиться совмещать несколько видов терапии. Ведь при данных вариантах заболевания важно ограничить нагрузку на суставы, если причиной является воспалительный агент, обязательно вводятся антибактериальные и противовоспалительные средства.
Основные условия диеты
Калорийность.
Ни в коем случае нельзя увеличивать калорийность еды, так как чем тяжелее вес, тем сильнее нагрузка. В первую очередь, кстати, страдают колени. Вот почему артроз коленных суставов самый распространенный. Если снизить калораж, будет намного легче физически и быстрее начнется процесс эффективности от лечения.Витамины.
Это одно из основных правил. У организма должны быть силы для регенерации, в появлении которых помогут витамины. В зависимости от времени года их бывает тяжело выделить из продуктов, в таких случаях существуют аптеки с очень большим выбором данного вида препаратов.Сбалансированность.
Диета должна строиться на определенных соотношениях беков, минералов, жиров и углеводов. Ни в коем случае нельзя что-то ограничивать или вовсе убирать из рациона. Также в пище должны присутствовать элементы фосфора, так как он укрепляет костную и суставную ткань.Приготовление.
Делайте употребляемую еду полезной. Старайтесь, чтоб в ней сохранялись необходимые работе организма элементы. А это значит, что жареную пищу есть категорически нельзя, но можно приготовленную в духовом шкафу, пароварке или в отварном виде.Вода
Полезна вода в чистом ее виде, морсы и свежевыжатые соки. Во-первых, выводятся шлаки, во-вторых, вымываются соли, в-третьих, обеспечивается поступление витаминов и микроэлементов.Не голодайте!
При значительном ограничении в пище, вымываются не только жиры, но и кальций, и другие полезные вещества из нашего организма. Помимо этого, быстрое снижение веса влечет за собой в дальнейшем быстрый его набор. Соответственно, скачки нагрузочного давления могут повлечь за собой переломы и стирание и так ослабленной ткани суставов.Убрать полностью с применяемой пищи алкоголь и газированные жидкости.
Так же стоит воздержаться от фаст-фуда и кондитерских изделий.Спорт
На период лечения откажитесь от полноценных занятий спортом, замените их ЛФК или просто лечебной гимнастикой. Существуют специальные упражнения при данных видах заболеваний.

 Существует еще одно понятие в медицине Ревматоидный артрит. Это такое же воспаление, только мелких суставов (кисти, стопы) и прилегающих к ним тканей. Диета при ревматоидном артрите суставов содержит в себе все вышеперечисленные принципы, без исключений.
Существует еще одно понятие в медицине Ревматоидный артрит. Это такое же воспаление, только мелких суставов (кисти, стопы) и прилегающих к ним тканей. Диета при ревматоидном артрите суставов содержит в себе все вышеперечисленные принципы, без исключений.
Разрешенные продукты:
- Рыба, очень полезна. Нежирные мясные изделия (курица, индейка, говядина).
- Морепродукты (мидии, креветки и многое другое).
- Вода. Без нее никак.
- Морсы (всевозможные, без ограничений).
- Свежевыжатые соки (свекольный, морковный, яблочный, миксы, все те, которые содержат большое количество витаминов).
- Овощи. Ограничений, как правило, нет. Так же можно есть картофель без ограничений, главное правильная термическая обработка. Большей плюс для здоровья в целом, будет если употреблять овощи в сыром виде.
- Фрукты. Та же схема, что и с овощами.
- Растительные масла. Природная смазка для суставов.


Неразрешенные продукты:
- Алкоголь.
- Мучные и кондитерские изделия.
- Продукты, приготовленные в жареном виде.
- Фаст-фуд.
- Мясные продукты с высоким содержанием жиров (свинина, баранина, сало).
- Газированные жидкости.
- Никотин (курение).
Питание при ревматоидном артрите содержит в себе все вышеперечисленные составляющие
Раньше, примерно век назад, когда еще не было, такого разнообразия лекарственных мероприятий в лечении данного недуга, вся надежда была на народную медицину. Сегодня, редко, но все же люди прибегают к помощи знахарей и их рецептов. Рассмотрим самые популярные.
Лечение ревматоидного артрита народными средствами и питанием


Питание мы рассмотрели в тексте ранее. Народные средства:
- Злаки. Существует мнение, что когда начинает прорастать, например пшеница, пуская ростки, она вытягивает из пораженной части тела всю болезнь. По крайней мере, боль снижается. Для этого берутся зерна пшеницы, укладываются в марлю и смачиваются регулярно водой. Как только процесс прорастания запускается, нужно марлю положить на область пораженного сустава. Держать в течение двенадцати часов.
- Компресс из уксусного раствора. Столовый уксус разводится в пропорциях одной столовой ложки на двести миллилитров кипяченой горячей воды. Затем берете полотенце, и, смочив его в готовой жидкости прикладываете на пораженный участок. Долго держать нельзя. Так как данный раствор обладает разогревающим эффектом, поэтому снижает болевой симптом, но при воспалительном процессе греть нужно как можно меньше. Соответственно, компресс держать не более часа.
- Существует смесь трав, в совокупности обладающая противовоспалительным эффектом. Это лопух, мать – и – мачеха, иногда добавляют листья капусты. Некоторые измельчают травы в руках, лучше же в мясорубке или блендере. Полученную смесь выкладывают на пораженный участок и держат в течении максимум двух часов.
Важно! При лечении с помощью компрессов убедитесь, что место, куда Вы будете его прикладывать, не имеет дополнительных травм, в виде царапин, порезов и другого.
И помните, любое лечение, должно быть согласовано с лечащим врачом! Будьте здоровы!
Понравилась статья? Поделитесь с друзьями!
Диета при артрите и артрозе суставов: меню на 7 дней.

В настоящее время в мире существует множество заболеваний. Исследования показывают, что одними из наиболее распространённых являются артрит и артроз.
Комплексная терапия, используемая при данных заболеваниях суставов, включает в себя не только медикаментозное лечение. В неё также входят физиотерапевтические процедуры и лечебная физическая культура. Следует не пренебрегать вопросом питания. В различных случаях врач назначает особый тип системы питания, режим и меню. Диета при артрите и артрозе считается фактором, особо влияющим на организм человека. Она важна не менее чем иные методы лечения. Именно тщательное, ежедневное соблюдение диеты может ослабить болезни. Таким образом, предоставляя шанс уменьшить количество периодов обострений. Соответственно, значительно увеличить продолжительность периодов улучшения состояния здоровья.
Прежде чем начинать лечение, путём соблюдения диеты следует проконсультироваться с врачом и предварительно пройти полную диагностику организма. Ведь самостоятельное лечение может не дать положительных результатов, или вероятнее усугубит положение.
Общие правила, которых нужно придерживаться

Целью любой диеты является улучшение обменных процессов в организме. Однако, в случае с артрозом и артритом восстанавливающее, противовоспалительное и болеутоляющее свойства особого питания будут направлены на определённую часть тела и суставы. Соблюдать режим дня жизненно необходимо. Начинать следует с того дня, как проявились первые признаки заболевания или же возникло подозрение на его наличие.
Часто при наличии болезней суставов человек ведёт размеренный, спокойный, иногда даже лежачий образ жизни. Поэтому диета должна быть соответствующая. При артрозе или артрите она преимущественно низкокалорийная или средне калорийная.
Переходить на диетический режим питания, необходимо постепенно. Чтобы в дальнейшем не возникло пищевых расстройств и нарушений пищевого поведения. Употребляемая пища должна быть разнообразной в мерах установленного диетой меню.
Продукты «группы риска»
Существует ряд продуктов, который относится к так называемой «группе риска», представляющей нездоровую, неполезную пищу. Диетологи называют такую еду «пустой». Так как она не содержит необходимых организму витаминов, микроэлементов и минералов. И, соответственно, никакой пользы здоровью не приносит. Диета, используемая как часть лечения, при артрите и артрозе, предполагает отказ от подобных продуктов. Первое время будет очень не просто перестраивать систему питания. Но со временем выработаются новые привычки и организм привыкнет к новому рациону. А ваше здоровье гарантировано будет улучшаться. К продуктам «группы риска» относятся:
- всевозможные чипсы, сухарики, солёные орешки;
- полуфабрикаты, концентраты быстрого приготовления;
- алкоголь;
- фаст-фуд;
- мучное, сдобное и выпечка;
- копчёности всех видов;
- солёные, перчёные, острые блюда.
Постепенный отказ от вышеперечисленных продуктов и замена их на полезные, поможет эффективно бороться с недугами. Употребление в пищу продуктов богатых витаминами, значительно улучшит общее состояние организма.
Запрещённые и рекомендованные продукты при артрите и артрозе
Перечислив пищевые группы, которые рекомендовано исключить из новой системы питания. Следует акцентировать внимание, на том, что ряд некоторых продуктов можно есть. Однако, их количество и частоту употребления нужно свести к минимуму. Это важно, если Вы соблюдаете специальную диету при артрите и артрозе.
Перечень запрещённых продуктов
- Крепкие чай и кофе. Эти напитки способствуют вымыванию кальция из костной ткани и суставов, что провоцирует быстрое прогрессирование болезни. Поэтому, чтобы снять острые симптомы, лучше свести их употребление к 1-2 чашкам в неделю. И желательно постепенно отказаться от этих напитков .
- Мясные блюда. В мясе содержится арахидоновая кислота, в результате распада усиливающая воспалительные процессы в организме.
- Шоколад и прочие сладости. Их избыточное употребление способствует быстрому набору лишнего веса, что повышает нагрузку на суставы.
- Соль. Употребление солёной еды способствует накоплению отложений в костях. Соль увеличивает отечность и, как следствие, усиливает воспалительный процесс. Соблюдая диету при артрите и артрозе, рекомендуется готовить блюда без соли. При необходимости можно немного досаливать уже готовую пищу.
- Транс-жиры. Продукты, которые содержат «плохие жиры», вредны для здоровья и способствуют быстрому набору веса. В основном они присутствуют в фаст-фуде, чипсах, пирожных, майонезе, шоколаде.
Список продуктов, от которых лучше отказаться или ограничить в употреблении, достаточно не большой. К тому же в современной гастрономии легко можно найти им замену. Соблюдайте правила диеты, они жизненно важны и необходимы при заболеваниях суставов.
Строгой диеты при артрите и артрозе необходимо тщательно придерживаться в периоды обострения заболевания, после улучшения состояния здоровья позволяется немного разнообразить питание.
Список рекомендованных продуктов

Иной тип продуктов, которые выделяют диетологи, это полезные и необходимые при артрите и артрозе суставов. Они обязательно должны присутствовать в рационе. Поскольку снижают воспалительный процесс, благотворно влияют на суставные поверхности, хрящевую и костную ткани. Среди них такие:
- Рыба семейства лососёвых. Она богата натуральными «полезными жирами» и кислотами Омега-3. Благодаря регулярному употреблению рыбы этого вида, организм насыщается витамином D
- Миндаль. Орех содержащий витамин Е, который укрепляет суставные поверхности и капсулы.
- Папайя. Кладезь витамина С и бета-каротина.
- Яблоки. Способствуют выработке организмом коллагена – наиболее важное для суставов вещество, восстанавливающее хрящевую ткань.
- Листовая капуста. Содержит медь, кальций и марганец,. Рекомендуется на диете преимущественно в сыром виде, но приготовленная также не менее полезна.
- Брокколи. Спаржевая капуста брокколи богата витаминами А и С, содержит значительное количество легкоусвояемого кальция.
- Имбирь. Имбирь считается одним из наиболее полезных для организма продуктов. Он хорошо снижает отёчность и снимает болевые ощущения.
Меню при артрите и артрозе
Составлять правильное меню, которое было бы полноценным и полезным, это сложное занятие. Потому, чтобы диета при артрите и артрозе принесла исключительно пользу, обычно её назначает специалист. Предлагаем, рассмотреть примерное меню на неделю. Его можно взять за основу при диете. А также дополнить и разнообразить в зависимости от стадии развития недуга.
| Понедельник | Завтрак: овсяная каша; фруктовый салат, заправленный сметаной или несладких йогуртом, можно добавить немного мёда при необходимости; стакан чая. | Обед: овощной суп на мясном бульоне; салат с сельдереем, морковкой и огурцом, заправленный чайной ложкой оливкового или подсолнечного масла. | Ужин: печёные яблоки с творожной начинкой; отварная свёкла; стакан кефира. |
| Вторник | Завтрак: творог средней жирности, пара тостов со сливочным маслом и чайной ложкой варенья, чашка травяного чая. | Обед: отварная или запечённая куриная грудка; овощи или крупа; яблоко. | Ужин: запечённая рыба; рисовая каша с маслом. |
| Среда | Завтрак: омлет с овощами; стакан зелёного чая с имбирём; йогуртовое желе. | Обед: рыбные тефтели; картофельное или гороховое пюре; капустный салат с чайной ложкой масла. | Ужин: тушёный кролик или курица; салат овощной. |
| Четверг | Завтрак: творожная запеканка с сухофруктами; стакан сока или морса. | Обед: уха; макароны с сыром; овощной салат. | Ужин: заливное из рыбы; салат из морковки и капусты; стакан йогурта. |
| Пятница | Завтрак: варёные яйца; тосты с маслом; яблоко; чай с имбирём. | Обед: свекольник; мясные зразы из фарша; запеченные кабачки. | Ужин: суфле из говядины или курятины; морковные зразы; стакан сока. |
| Суббота | Завтрак: гречневая каша; сметанное желе с ягодами; зелёный чай. | Обед: борщ; запечённый кролик с кабачками. | Ужин: отварная рыба; тушёная фасоль; стакан ряженки. |
| Воскресенье | Завтрак: перловая каша с молоком; чай с имбирём. | Обед: щи со свежей капустой; запечённая курица; овощной салат с редисом и зеленью. | Ужин: творожно-морковная запеканка; стакан кефира. |
Заключение
Вы приняли решение бороться с таким недугом как артрит или артроз суставов? Обратите внимание на своё питание. Изменение рациона и специальная диета создадут благоприятные условия для восстановления повреждённых суставов. А также укрепят иммунитет и здоровье в целом.
Подборка для Вас
Правильное питание при остеоартрите (ОА) коленного сустава
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Остеоартрит (ОА) колена возникает, когда в суставе изнашивается хрящ и кость начинает разрушаться. Помимо повреждения тканей, вы, вероятно, начнете испытывать боль и воспаление.
Некоторые варианты питания могут помочь вам позаботиться о суставах.
Из этой статьи вы узнаете, что вы можете есть, чтобы улучшить здоровье коленных суставов.
То, как и что вы едите, может повлиять на развитие остеоартрита.
Ученые говорят, что при воспалении в организме вырабатываются молекулы, известные как свободные радикалы. Свободные радикалы образуются в организме в ответ на токсины и естественные процессы, включая воспаление.
Когда образуется слишком много свободных радикалов, возникает окислительный стресс. Окислительный стресс может способствовать повреждению клеток и тканей по всему телу.
Это включает повреждение синовиальной оболочки и хряща, которые играют роль в амортизации коленного сустава.Окислительный стресс также может вызвать дальнейшее воспаление.
Антиоксиданты – это молекулы, которые помогают защитить организм от свободных радикалов. Они присутствуют в организме, и вы также можете получить их из растительной пищи.
Исследователи не знают, как именно свободные радикалы и окислительный стресс влияют на ОА, но некоторые предположили, что употребление антиоксидантов может помочь.
Диета, позволяющая поддерживать здоровый вес, также помогает справиться с остеоартрозом коленного сустава.
Различные питательные вещества могут помочь улучшить здоровье суставов и уменьшить воспаление.
Следующие продукты могут помочь отсрочить начало или прогрессирование остеоартрита:
- фрукты и овощи, содержащие антиоксиданты
- нежирные молочные продукты, содержащие кальций и витамин D
- полезные масла, такие как оливковое масло первого отжима.
Эти продукты являются частью противовоспалительной диеты.
Некоторые продукты могут увеличить риск окислительного стресса.
Продукты, которые могут иметь такой эффект, включают:
- продукты с высокой степенью обработки
- продукты, содержащие добавленный сахар
- нездоровые жиры, такие как трансжиры и насыщенные жиры
- красное мясо
Употребление этих продуктов в пищу может повысить уровень воспаления .
Согласно рекомендациям Американского колледжа ревматологии и Фонда артрита, поддержание здорового веса необходимо для управления или снижения риска остеоартрита коленного сустава.
Это потому, что:
- Избыточный вес оказывает дополнительное давление на коленный сустав.
- Ученые обнаружили связь между ожирением и воспалением.
Жир тела вырабатывает гормоны и химические вещества, которые могут повысить уровень воспаления.
Способы снижения или контроля веса включают:
- Пообедать. Обед в ресторане поможет вам лучше контролировать, что вы едите и как готовятся.
- Выбирайте здоровые блюда, когда обедаете вне дома. Выберите салат или другой легкий вариант, когда вы едите вне дома. Также держитесь подальше от обедов “шведский стол” и “шведский стол”.
- Ограничьте свои порции. Простой шаг, который поможет вам ограничить количество порций, – это использование тарелки меньшего размера.
- Возьмите всего одну порцию. Положите достаточно на тарелку в первый раз, чтобы у вас не возникло соблазна взять еще.
- Подождите не менее 20 минут, прежде чем вернуться для второй порции. Вашему желудку требуется 20 минут, чтобы подать сигнал мозгу о том, что вы больше не голодны.
- Избегайте прохода с десертами. Вместо этого запаситесь свежими фруктами и овощами в своей тележке.
- Раскрась свою тарелку. Заполните половину тарелки свежими овощами разных цветов.
- Избегайте полуфабрикатов с высоким содержанием жира и сахара. Выберите десерты на фруктовой основе и сделайте свою собственную заправку для салатов с лимонным соком и оливковым маслом.
Узнайте больше о влиянии веса тела на боль в коленях.
Совет: Попробуйте есть низкокалорийные супы в качестве закуски, чтобы контролировать голод.Мы также рекомендуем сытный овощной суп из чечевицы Ina Garten.
Витамин С – это витамин и антиоксидант. Вашему организму он нужен для образования хряща, который защищает кости в коленном суставе. Он также может помочь удалить свободные радикалы.
Достаточное количество витамина С может помочь предотвратить развитие симптомов ОА.
Включите эти продукты в корзину:
Совет: Попробуйте рецепт фаршированных помидоров Жака Пепена.
Некоторые ученые предположили, что витамин D может помочь предотвратить или лечить остеоартрит, но результаты неоднозначны.
Обзор 2019 года не нашел никаких доказательств того, что витамин D может предотвратить прогрессирование остеоартрита, но пришел к выводу, что он может помочь облегчить боль в суставах у людей с низким уровнем витамина D.
Другое исследование обнаружило более низкие уровни повреждения остеоартритом у людей с высоким уровнем кальция в крови.
Витамин D помогает организму усваивать кальций. Употребление продуктов с этими питательными веществами может обеспечить некоторую защиту.
Вы можете повысить уровень витамина D с помощью контролируемого ежедневного воздействия солнечного света, но некоторые продукты, богатые витамином D, также обеспечивают его.
Продукты, содержащие витамин D, кальций или оба, включают:
Другие продукты, содержащие или обогащенные витамином D или кальцием:
- апельсиновый сок
- сухие завтраки
- тофу
Текущие рекомендации не содержат рекомендуют принимать добавки с витамином D при остеоартрите из-за отсутствия доказательств того, что он может помочь.
Всегда обсуждайте любые добавки с врачом перед их применением, так как некоторые добавки могут подходить не всем.
Совет: Отведайте маринованного лосося на гриле в ресторане Bobby Flay’s Southwestern с чатни с томатно-красным чили.
Бета-каротин – еще один мощный антиоксидант. Вы можете легко идентифицировать его, потому что он придает фруктам и овощам, таким как морковь, ярко-оранжевый цвет. Бета-каротин полезен для кожи, глаз и волос.
Другие отличные источники включают:
Совет: Ознакомьтесь с этим рецептом сладкого картофельного пудинга от Taste of Home.
Некоторые исследования показали, что более высокое потребление жирных кислот омега-3 по сравнению с жирными кислотами омега-6 может помочь предотвратить остеоартрит.
Советы по достижению правильного баланса:
- использование масел омега-3, таких как оливковое масло, для приготовления пищи и заправок для салатов
- употребление жирной рыбы два раза в неделю
- сокращение красного мяса и других белков животного происхождения
- потребление четверти стакана орехов или семян в день
Омега-3 могут уменьшить воспаление в организме, ограничивая выработку цитокинов и ферментов, разрушающих хрящи.
Хорошими источниками омега-3 жирных кислот являются:
Омега-6 жирные кислоты присутствуют в:
- мясе и птице
- злаках
- яиц
- орехах и семенах
- некоторых растительных маслах
Текущие руководства рекомендуют не принимать добавки с рыбьим жиром, так как нет достаточных доказательств того, что они могут помочь.
Совет: Попробуйте оладьи из цельнозернового банана из блога «100 дней настоящей еды». Посыпьте их грецкими орехами для дополнительного аромата.
Биофлавоноиды, такие как кверцетин и антоцианидины, являются формами антиоксидантов.
Кверцетин обладает противовоспалительными свойствами, и результаты исследований на животных показали, что он может быть полезен при лечении остеоартрита.
Хорошие источники кверцетина включают:
Совет: Получите ароматный рецепт чесночного брокколини от Food and Wine.
Питательные вещества некоторых специй также обладают противовоспалительным действием. Среди наиболее перспективных – имбирь и куркума.
В одном небольшом исследовании 30 человек, которые принимали 1 грамм измельченного имбиря каждый день в течение 8 недель, испытали уменьшение боли в коленях и улучшение подвижности и качества жизни.
Чтобы добавить имбирь в свой рацион, попробуйте следующее:
- Натереть свежий имбирь на терке для жарки или заправки для салатов.
- Влейте измельченный имбирь в кипящую воду, чтобы приготовить имбирный чай.
- Добавляйте молотый имбирь в нежирные кексы с высоким содержанием клетчатки.
- Добавляйте свежий или измельченный имбирь в торты, печенье, карри и блюда из яблок.
Куркума – это горчично-желтая специя из Азии и главный ингредиент желтого карри. Он состоит в основном из куркумина.
Исследования показали, что прием около 1 г куркумина в течение 8–12 недель может помочь облегчить боль и воспаление при остеоартрите.
Вы можете купить продукты и добавки из куркумы в Интернете.Всегда сначала проконсультируйтесь с врачом, чтобы убедиться, что любые добавки безопасны для вас.
Совет: Приготовьте куриное карри с кокосовым молоком, используя этот полезный рецепт из блога SkinnyTaste.
Эксперты рекомендуют стремиться к поддержанию здорового веса, если у вас избыточный вес или ожирение.
Способы сделать это включают:
Другие диетические советы, которые могут помочь вам контролировать или предотвратить ОА коленного сустава, включают:
- Раскрасьте тарелку фруктами и овощами.
- Выбор рыбы, орехов и полезных масел вместо мяса и трансжиров.
- Приправка блюд специями, такими как имбирь и куркума.
- Получение достаточного количества витамина С и витамина D.
- Избегайте обработанных пищевых продуктов с добавлением жиров и сахара.
Остеоартроз (ОА) коленного сустава | Боль в колене
Если у вас остеоартрит колена, вы, вероятно, почувствуете, что ваше колено временами болезненно и жестко. Это может повлиять только на одно колено, особенно если вы повредили его в прошлом, или могли получить это на обоих. Боль может усиливаться в конце дня или когда вы двигаете коленом, и она может уменьшиться, когда вы отдыхаете. По утрам у вас может быть некоторая скованность, но обычно она не длится более получаса.
Боль может ощущаться повсюду вокруг колена или только в определенном месте, например спереди и по бокам.Вам может стать хуже после того, как вы двигаете коленом определенным образом, например, поднимаясь или спускаясь по лестнице.
Иногда люди просыпаются по ночам от боли. Вероятно, вы обнаружите, что боль бывает разной, и у вас бывают хорошие и плохие дни.
Вы можете обнаружить, что не можете двигать коленом так легко и так далеко, как обычно, или оно может скрипеть или хрустеть при движении.
Иногда ваше колено может выглядеть опухшим. Это может быть вызвано двумя причинами:
- Сильный отек: когда кость на краю сустава разрастается наружу, образуя костные шпоры, называемые остеофитами (os-tee-o-fites).
- Мягкий отек: когда сустав воспаляется и выделяется излишняя жидкость, иногда это называется выпотом или водой на колене.
Иногда из-за остеоартроза колена мышцы бедер становятся слабее, и ваша нога может выглядеть тоньше. Из-за этой слабости сустав может казаться нестабильным, а колено может прогнуться, когда вы переносите на него вес.
Последствия остеоартрита могут вызывать у людей депрессию или тревогу, а также влиять на отношения и сон.Если у вас возникли подобные проблемы, сообщите о них своему врачу, так как он может помочь.
Есть ли осложнения?
Остеоартрит может развиться всего за год или два, но чаще всего это медленный процесс в течение многих лет, который вызывает довольно небольшие изменения только в части колена.
Но в некоторых случаях хрящ может стать настолько тонким, что больше не покрывает концы костей. Это заставляет их тереться друг о друга и в конечном итоге стираться.
Потеря хряща, износ костей и костные шпоры могут изменить форму сустава. Это заставляет кости выходить из их нормального положения, из-за чего колено становится нестабильным и болезненным.
У некоторых людей с остеоартритом на задней стороне колена появляется шишка. Это называется кистой Бейкера или подколенной кистой.
Киста Бейкера – это заполненная жидкостью опухоль в задней части колена, которая возникает, когда часть суставной выстилки выпячивается через небольшой разрыв в суставной капсуле.Это может привести к попаданию суставной жидкости в выпуклость.
Это может произойти само по себе, но более вероятно, что колено уже поражено артритом. Киста Бейкера не всегда вызывает боль, но иногда они могут лопнуть, поэтому жидкость просачивается в икру, вызывая резкую боль, отек и покраснение в икре.
Остеоартрит колена может изменить то, как вы ходите или несете свой вес, и это может вызвать у вас заболевание других суставов, например бедер.
.Остеоартрит: симптомы, лечение и причины
Остеоартрит (ОА) – наиболее частое хроническое (длительное) заболевание суставов.
Сустав – это место соединения двух костей. Концы этих костей покрыты защитной тканью, называемой хрящом. При ОА этот хрящ разрушается, в результате чего кости в суставе трутся друг о друга. Это может вызвать боль, скованность и другие симптомы.
ОА чаще всего встречается у пожилых людей, хотя может встречаться у взрослых любого возраста.ОА также называют дегенеративным заболеванием суставов, дегенеративным артритом и артритом износа.
ОА, одна из основных причин инвалидности, поражает более 30 миллионов мужчин и женщин в Соединенных Штатах. Вот все, что вам нужно знать об остеоартрите, от лечения до профилактики и т. Д.
ОА вызвано повреждением сустава. Эти повреждения могут накапливаться со временем, поэтому возраст является одной из основных причин повреждения суставов, приводящего к остеоартриту. Чем вы старше, тем больше у вас износа суставов.
Другие причины повреждений суставов включают прошлые травмы, такие как:
- разрыв хряща
- вывих суставов
- травмы связок
К ним также относятся уродства суставов, ожирение и плохая осанка. Определенные факторы риска, такие как семейный анамнез и пол, увеличивают риск остеоартрита. Ознакомьтесь с наиболее частыми причинами ОА.
Хрящ – это жесткое, эластичное вещество, гибкое и мягкое, чем кость. Его задача – защитить концы костей в суставе и позволить им легко двигаться друг относительно друга.
Когда хрящ разрушается, эти поверхности кости становятся шероховатыми и шероховатыми. Это может вызвать боль в суставе и раздражение окружающих тканей. Поврежденный хрящ не может восстановить себя. Это потому, что хрящ не содержит кровеносных сосудов.
Когда хрящ полностью изнашивается, амортизирующий буфер, который он обеспечивает, исчезает, обеспечивая контакт костей с костью. Это может вызвать сильную боль и другие симптомы, связанные с ОА. Вот что еще вам нужно знать о хрящах, суставах и остеоартрите.
ОА – это прогрессирующее состояние с пятью стадиями от 0 до 4. Первая стадия (0) представляет собой нормальный сустав. Стадия 4 представляет собой тяжелый ОА. Не каждый, у кого есть ОА, будет прогрессировать до стадии 4. Состояние часто стабилизируется задолго до достижения этой стадии.
У людей с тяжелой формой остеоартрита наблюдается обширная или полная потеря хряща в одном или нескольких суставах. Связанное с этим трение кость о кость может вызвать серьезные симптомы, такие как:
- Увеличение отека и воспаления. Количество синовиальной жидкости в суставе может увеличиваться. Обычно эта жидкость помогает уменьшить трение во время движения. Однако в больших количествах он может вызвать отек суставов. Фрагменты оторванного хряща также могут плавать в синовиальной жидкости, усиливая боль и отек.
- Усиление боли. Вы можете чувствовать боль во время занятий, но также и в состоянии покоя. Вы можете почувствовать усиление боли в течение дня или увеличение опухоли в суставах, если вы часто использовали их в течение дня.
- Уменьшенный диапазон движений. Возможно, вы не сможете двигаться из-за скованности или боли в суставах. Это может затруднить получение удовольствия от повседневных дел, которые раньше давались легко.
- Нестабильность сустава. Ваши суставы могут стать менее стабильными. Например, если у вас тяжелая форма остеоартрита колен, вы можете столкнуться с блокировкой (внезапным отсутствием движений). Вы также можете почувствовать искривление (когда колено не выдерживает), что может привести к падению и травме.
- Другие симптомы. По мере того, как сустав продолжает изнашиваться, также могут возникать мышечная слабость, костные шпоры и деформация суставов.
Повреждение сустава, вызванное тяжелой формой остеоартрита, необратимо, но лечение может помочь уменьшить симптомы. Узнайте все, что вам нужно знать о запущенном остеоартрите.
ОА и ревматоидный артрит (РА) имеют одинаковые симптомы, но это очень разные состояния. ОА – это дегенеративное заболевание, что означает, что его тяжесть со временем нарастает. РА, с другой стороны, является аутоиммунным заболеванием.
Люди с РА имеют иммунную систему, которая ошибочно принимает мягкую подкладку вокруг суставов за угрозу для организма, заставляя его атаковать эту область. Эта мягкая оболочка, в которую входит синовиальная жидкость, называется синовиальной оболочкой. Когда иммунная система начинает атаковать, в суставе накапливается жидкость, вызывая скованность, боль, отек и воспаление.
Если вы не знаете, какая у вас форма артрита, лучше всего поговорить с врачом. Но вы также можете провести собственное исследование.Узнайте различия между RA и OA.
ОА часто является медленно развивающимся заболеванием, которое трудно диагностировать, пока оно не начнет вызывать болезненные или изнурительные симптомы. Ранний ОА часто диагностируется после несчастного случая или другого инцидента, который вызывает перелом, требующий рентгенологического исследования.
Помимо рентгена, ваш врач может использовать МРТ для диагностики ОА. Этот визуальный тест использует радиоволны и магнитное поле для создания изображений костей и мягких тканей.
Другие диагностические тесты включают анализ крови для исключения других состояний, вызывающих боль в суставах, таких как РА.Анализ суставной жидкости также можно использовать, чтобы определить, являются ли подагра или инфекция основной причиной воспаления. Ознакомьтесь с другими тестами, которые используются для диагностики остеоартрита.
Лечение ОА сосредоточено на лечении симптомов. Тип лечения, который поможет вам больше всего, будет во многом зависеть от тяжести ваших симптомов и их локализации. Часто изменения образа жизни, лекарств, отпускаемых без рецепта (OTC), и домашних средств достаточно, чтобы облегчить боль, скованность и отек.
Домашние методы лечения и изменения образа жизни при ОА включают:
Упражнения
Физическая активность укрепляет мышцы вокруг суставов и может помочь уменьшить скованность. Старайтесь заниматься физическими упражнениями не менее 20–30 минут, по крайней мере, через день. Выбирайте мягкие занятия с низкой нагрузкой, например ходьбу или плавание. Тай-чи и йога также могут улучшить гибкость суставов и уменьшить боль.
Магазин ковриков для йоги.
Потеря веса
Избыточный вес может вызвать нагрузку на суставы и вызвать боль.Избавление от лишних килограммов помогает снять это давление и уменьшить боль. Здоровый вес также может снизить риск других проблем со здоровьем, таких как диабет и сердечные заболевания.
Достаточный сон
Отдых мышц может уменьшить отек и воспаление. Будьте добры к себе и не переусердствуйте. Достаточное количество сна ночью также может помочь вам более эффективно справиться с болью.
Тепловая и холодовая терапия
Вы можете поэкспериментировать с теплой или холодной терапией, чтобы уменьшить мышечную боль и скованность.Несколько раз в день прикладывайте к больным суставам холодный или горячий компресс на 15-20 минут.
Эти методы могут помочь уменьшить симптомы и улучшить качество жизни. Полный список методов лечения ОА см. Здесь.
Существует ряд различных типов лекарств от ОА, которые могут помочь облегчить боль или отек. К ним относятся:
- Пероральные анальгетики. Тайленол (парацетамол) и другие обезболивающие уменьшают боль, но не отек.
- Местные анальгетики. Эти безрецептурные продукты доступны в виде кремов, гелей и пластырей. Они помогают обезболивать суставы и снимают боль, особенно при легкой боли при артрите.
- НПВП (нестероидные противовоспалительные препараты). НПВП, такие как Адвил (ибупрофен) и Алив (напроксен), уменьшают отек, а также боль.
- Тарелка. Ваш врач может прописать вам антидепрессант Цимбалта (дулоксетин) не по назначению, чтобы облегчить боль при ОА.
- Кортикостероиды. Эти рецептурные лекарства доступны в пероральной форме. Их также можно вводить путем инъекции непосредственно в сустав.
Ваш врач может порекомендовать вам попробовать безрецептурные препараты в качестве первой линии защиты. Узнайте больше о безрецептурных и рецептурных вариантах лечения остеоартрита.
В здоровом питании нет недостатков, но если у вас остеоартроз, диета и питание особенно важны.
Во-первых, вам нужно поддерживать нормальный вес, чтобы уменьшить ненужное давление на суставы.
Также есть исследования, показывающие, что некоторые типы остеоартрита, такие как остеоартрит коленного сустава, положительно реагируют на диету с высоким содержанием флавоноидов – питательных веществ, содержащихся во фруктах и овощах. Кроме того, антиоксиданты, содержащиеся во многих фруктах и овощах, также могут помочь бороться со свободными радикалами, образующимися при воспалении. Свободные радикалы – это молекулы, которые могут вызывать повреждение клеток.
Качественная диета может помочь облегчить симптомы остеоартрита за счет уменьшения воспаления и отека. Очень полезно употребление в пищу продуктов с высоким содержанием следующих веществ:
- витамин C
- витамин D
- бета-каротин
- омега-3 жирные кислоты
Также поможет увеличение потребления продуктов с противовоспалительными свойствами.Узнайте больше о причинах и способах правильного питания, живя с ОА.
Остеоартроз может поражать одну или несколько областей ваших рук. Эти области часто включают кончики пальцев, средний сустав каждого пальца, сустав, соединяющий большой палец и запястье, и само запястье. Пораженные суставы во многом определяют возникающие симптомы. Эти симптомы часто включают:
- скованность
- боль
- отек
- покраснение
- слабость
- проблемы с перемещением пальцев
- уменьшение диапазона движений
- хруст при движении пальцами
- проблемы с захватом или удержанием предметов
Женщины более склонны к ОА кисти, чем мужчины, и обычно заболевают им в более молодом возрасте.Hand OA может иметь большое влияние на вашу способность выполнять повседневные задачи. Тем не менее, лечение, от изменения образа жизни до операции, может помочь. Подробнее об ОА в руках и о том, как его лечить.
ОА может возникать в одном или обоих бедрах. Этим он отличается от РА, который обычно возникает в обоих бедрах одновременно.
ОА тазобедренного сустава – медленно дегенеративное заболевание. Многие люди обнаруживают, что в течение многих лет они могут бороться со своими симптомами с помощью лекарств, физических упражнений и физиотерапии.Также могут помочь опоры, такие как трости.
При ухудшении состояния могут помочь инъекции стероидов, другие лекарства или хирургическое вмешательство. Альтернативные методы лечения также могут помочь, и на горизонте появляются новые технологии. Вот что вам нужно знать о многих вариантах лечения ОА тазобедренного сустава.
Как и ОА бедра, ОА коленного сустава может возникать в одном или обоих коленях. Возраст, генетика и травма колена могут играть роль в ОА коленного сустава.
Спортсмены, которые сосредотачиваются исключительно на одном виде спорта, который создает обширные повторяющиеся движения, например, бег или теннис, могут подвергаться повышенному риску ОА.Точно так же, если вы занимаетесь только одним видом физической активности, это может привести к чрезмерному использованию некоторых мышц и недостаточному использованию других, вызывая слабость и нестабильность в коленном суставе. Разнообразие занятий помогает проработать разные группы мышц, позволяя укрепить все мышцы вокруг колена.
Лечение остеоартрита коленного сустава зависит от стадии заболевания. Узнайте о стадиях остеоартрита коленного сустава и о том, как лечить каждую из них.
Ношение бандажа на колене может быть отличным нехирургическим методом лечения ОА коленного сустава.Подтяжки могут уменьшить отек и давление. Они также могут повысить стабильность вашего колена, перенеся вес тела с поврежденной части колена. Это обеспечивает большую мобильность.
Есть несколько типов коленных бандажей. Некоторые из них могут быть изготовлены специально для вас, а другие доступны без рецепта. Ваш врач может порекомендовать вам попробовать разные виды подтяжек для разных занятий. Узнайте, какой тип ортезы лучше всего подходит для вашего ОА.
ОА шейки матки также называют шейным остеоартрозом или шейным спондилезом.Это возрастное заболевание, которым страдают более 85 процентов людей в возрасте старше 60 лет. Оно встречается как у мужчин, так и у женщин.
Шейный отдел позвоночника находится в области шеи и содержит фасеточные суставы. Эти суставы помогают поддерживать гибкость позвоночника, обеспечивая полный диапазон движений. Когда хрящ вокруг фасеточных суставов начинает изнашиваться, возникает шейный ОА.
Цервикальный ОА не всегда вызывает симптомы. Если это так, симптомы могут варьироваться от легких до тяжелых и включают:
- боль в лопатке, внизу руки или в пальцах
- мышечная слабость
- скованность в шее
- головная боль, в основном в задней части ваша голова
- покалывание или онемение в руках или ногах
Иногда могут возникать более серьезные симптомы, такие как потеря контроля над мочевым пузырем или кишечником или потеря равновесия.Ознакомьтесь с факторами риска и вариантами лечения шейного остеоартрита.
Если у вас болит спина, у вас может быть остеоартрит позвоночника. Это состояние затрагивает фасеточные суставы, расположенные в пояснице и ягодицах. Возраст и травма позвоночника являются потенциальными факторами ОА позвоночника. Женщины чаще, чем мужчины, заболевают этим заболеванием. Люди с избыточным весом или люди, работа которых требует приседания и сидения, также могут подвергаться повышенному риску.
Симптомы остеоартрита позвоночника могут различаться по степени тяжести. К ним относятся:
- скованность или болезненность суставов спины
- слабость, онемение или покалывание в руках или ногах
- уменьшение диапазона движений
Важно обращать внимание на эти симптомы.Если его не лечить, остеоартроз позвоночника может ухудшиться, вызывая более серьезные симптомы и инвалидность. Подробнее об ОА позвоночника.
У вас могут быть факторы риска ОА, которые вы не можете контролировать, например наследственность, возраст и пол. Но другие факторы риска можно контролировать, и управление ими может помочь снизить риск ОА.
Следующие советы помогут вам управлять факторами риска, находящимися под вашим контролем:
- Поддержите свое тело. Если вы спортсмен или заядлый спортсмен, позаботьтесь о своем теле.Носите спортивные опоры и обувь, чтобы снизить нагрузку на колени. Также убедитесь, что вы меняете свои виды спорта, чтобы тренировались все ваши мышцы, а не одни и те же каждый раз.
- Следите за своим весом. Поддерживайте индекс массы тела (ИМТ) в диапазоне, соответствующем вашему росту и полу.
- Соблюдайте здоровую диету. Ешьте разнообразную здоровую пищу, уделяя особое внимание свежим овощам и фруктам.
- Отдыхай. Дайте вашему телу широкие возможности для отдыха и сна.
Если у вас диабет, контроль уровня сахара в крови также может помочь снизить риск развития остеоартрита. Узнайте, как еще можно снизить риск и предотвратить остеоартроз.
ОА – хроническое заболевание, которое не поддается лечению, но после лечения прогноз положительный. Не игнорируйте симптомы хронической боли в суставах и скованности. Чем раньше вы поговорите со своим врачом, тем скорее вы получите диагноз, начнете лечение и улучшите качество своей жизни. Вот почему вам может понадобиться обратиться к ревматологу.
.6 продуктов при остеоартрите, которых следует избегать
Остеоартрит – это состояние, при котором хрящевой слой между суставами разрушается и изнашивается. Это может вызвать сильную боль в суставах и отек.
Остеоартрит (ОА) – это воспалительное состояние. Употребление продуктов, вызывающих воспаление в организме, может усугубить его симптомы. Отказ от определенных продуктов может помочь предотвратить обострения остеоартрита.
Мы рассмотрим шесть продуктов, которых следует избегать при остеоартрите.
Согласно одному исследованию, углеводы, богатые сахаром, например, пирожные, печенье и хлебобулочные изделия, могут изменить иммунный ответ организма на болезнь.Эта реакция может усилить воспаление и сделать ваши напряженные суставы еще более слабыми.
Натуральные заменители, такие как чистый кленовый сироп и мед, могут успокоить сладкоежек, не способствуя развитию симптомов ОА.
Слишком много натрия заставляет ваши клетки удерживать воду. Значит, они набухают.
Вашему организму для функционирования необходим натрий. Однако переедание приводит к воспалительной реакции. Это может способствовать повреждению суставов.
По данным Центров по контролю и профилактике заболеваний (CDC), большинство американцев ежедневно потребляют слишком много натрия.Чтобы сократить потребление натрия, попробуйте заменить соль другими специями, такими как цедра лимона, или ароматизированным черным перцем, например, чесночным перцем, чтобы улучшить свое питание.
Фонд артрита отмечает, что продукты с высоким содержанием насыщенных жиров, такие как картофель фри и пончики, могут усилить воспаление в организме и усилить боль при остеоартрите.
Масла, используемые для жарки продуктов, вызывают химические реакции в организме и могут повысить уровень холестерина.
Палочка с продуктами, запеченными без масел. Если вам нужно использовать масло для готовки, выберите вместо него небольшое количество оливкового или авокадо.
Продукты из рафинированной пшеницы, например белый хлеб, стимулируют воспалительную реакцию организма. Вот почему употребление большого количества рафинированной пасты, круп и зерновых продуктов может вызвать обострение боли при ОА.
Чтобы этого избежать, по возможности выбирайте цельнозерновые. Избегайте сильно переработанных хлебных продуктов. – Цельнозерновые и дрожжевые добавки, содержащие глютен, также могут влиять на боль при ОА.
Согласно Гарвардской медицинской школе, вы должны ограничить потребление продуктов, содержащих жирные кислоты омега-6, таких как яичные желтки и красное мясо.Насыщенные жиры могут повысить уровень воспаления в организме, усугубляя боль при ОА.
Употребление в пищу продуктов, богатых омега-3, таких как лосось, грецкие орехи и соя, даст вам необходимый белок без ухудшения симптомов ОА.
Некоторые считают, что молочные продукты могут вызывать у некоторых людей воспаление, что может привести к боли при артрите. Исследование показало, что у людей с артритом, которые избегали молока животных и других воспалительных факторов, симптомы значительно улучшались.
Исследования, изучающие связь между молочными продуктами и воспалением, противоречивы. Но было бы неплохо попробовать заменить молочные продукты полезными немолочными продуктами, такими как миндальное молоко, или противовоспалительными, такими как льняное молоко, чтобы посмотреть, как на это отреагирует ваше тело.
Убедитесь, что в молоке не содержится каррагинана. Это добавка, полученная из морских водорослей, которая может вызвать желудочно-кишечные симптомы и ослабить кишечную проницаемость.
Большинство экспертов не рекомендуют чрезмерное употребление алкоголя при ОА.Употребление алкоголя, особенно пива, может способствовать обострениям из-за высокого уровня пурина в коммерческих алкогольных продуктах.
Кроме того, большинство лекарств от артрита взаимодействуют с алкоголем, что влияет на эффективность препарата и может быть опасным.
Многие продукты, которых следует избегать людям с ОА, также могут быть продуктами, которые мешают здоровому питанию.
Ограничение употребления этих продуктов может принести пользу вашему ОА, уменьшив уровень воспаления в организме и даже помогая вам похудеть.
Даже небольшая постепенная потеря веса может повлиять на тяжесть симптомов ОА. Для получения дополнительной информации поговорите со своим врачом о том, как ваша диета может повлиять на симптомы артрита.
.

 ЛИТВИНЕНКО Андрей Сергеевич
ЛИТВИНЕНКО Андрей Сергеевич СКРЫПОВА Ирина Викторовна
СКРЫПОВА Ирина Викторовна СИДЕНКОВ Андрей Юрьевич
СИДЕНКОВ Андрей Юрьевич ЖЕЖЕРЯ Эдуард Викторович
ЖЕЖЕРЯ Эдуард Викторович





 Если вспышки появляются, но головной боли нет – это признак глазной мигрени. В обоих случаях лечением занимаются неврологи.
Если вспышки появляются, но головной боли нет – это признак глазной мигрени. В обоих случаях лечением занимаются неврологи. Вспышки в таких ситуациях не исчезают на протяжение всей жизни.
Вспышки в таких ситуациях не исчезают на протяжение всей жизни.












