Лфк при переломе запястья руки синдром зудека: причины появления, диагностика и лечение, возможные последствия, прогнозы и меры профилактики
Синдром Зудека после перелома лучевой кости: симптомы, лечение, диагностика
Желание как можно быстрее восстановить функции поврежденной конечности при переломе является естественным для большинства людей. На первый взгляд, чем раньше человек начнет выполнять специальные упражнения, массаж и чем интенсивнее будут занятия, тем меньше времени займет период реабилитации. Данная позиция ошибочна и может привести к неприятным последствиям. Синдром Зудека после перелома лучевой кости руки является наиболее распространенным осложнением. У пациента возникает острая боль в лучезапястном суставе, отечность или даже синюшность кожи. В дальнейшем это приводит к необратимым последствиям: разрушению костей, ограничению движений в суставах.

Что это такое?
Если первая помощь при переломе была оказано своевременно, человек выполнял все рекомендации доктора, кость срастается довольно быстро. При неправильно установленном диагнозе, попытках самолечения, слишком длительной иммобилизации существует риск развития осложнений.
Синдром Зудека характеризуется нарушением работы вегетативной нервной системы. Как результат, запускается цепочка необратимых изменений в очаге поражения. Происходит спазм сосудов, ткани не получают достаточного количества кислорода, возникает гипоксия. Клинически это проявляется болевым синдромом, отеком и синюшностью кожных покровов.
Нарушение иннервации приводит к постепенной атрофии мышц, разрастанию соединительной ткани. Восстановление клеток проходит очень медленно вследствие плохого кровоснабжения. Со временем в процесс вовлекаются кости, возникает остеопороз, суставы теряют былую подвижность.
Заболевание названо в честь немецкого хирурга Зудека, который определил основные рентгенологические признаки, характерные для этого синдрома. На то время данное осложнение ассоциировалось с понятием костной дистрофии. Немного позже стали известны и другие звенья патогенеза, в связи с чем термин костной атрофии был заменен на более подходящий – комплексный регионарный болевой синдром.
Основные причины
 Синдром Зудека после перелома лучезапястья с одинаковой частотой возникает как среди женщин, так и среди мужчин. Предрасполагающие факторы отсутствуют. Осложнение возникает вследствие неправильного или несвоевременного лечения, пренебрежения рекомендациями врача. К наиболее частым причинам костной атрофии относят:
Синдром Зудека после перелома лучезапястья с одинаковой частотой возникает как среди женщин, так и среди мужчин. Предрасполагающие факторы отсутствуют. Осложнение возникает вследствие неправильного или несвоевременного лечения, пренебрежения рекомендациями врача. К наиболее частым причинам костной атрофии относят:
- самолечение. Человек может принять перелом костей за ушиб или трещину, отказаться от госпитализации. В таком случае существует риск неправильного сращения костей, хронического болевого синдрома, ограничения подвижности в суставе;
- если пациенту на протяжении длительного времени не была оказана первая помощь, прогноз неблагоприятный. Вследствие травмы нарушается иннервация и кровоснабжение тканей, клетки умирают. Главная задача врачей – как можно быстрее сопоставить и зафиксировать поврежденную конечность, восстановив кровоток;
- болевой шок. Синдром Зуддека может развиваться на фоне длительного периода болезненных ощущений в месте травмы. Потому адекватное обезболивание является способом предотвращения осложнений;
- неправильно наложенный гипс. Если повязка слишком плотно прилегает к коже, нарушается кровоснабжение, кисть становится синего оттенка, возникают болевые ощущения. Необходимо придерживаться правил наложения гипса, учитывать, что конечность может увеличиться в объеме вследствие отека;
- длительный период иммобилизации. После образования костной мозоли нужно выполнять специальные упражнения, нагружая смежные суставы. Если конечность долго находилась в обездвиженном состоянии, возникают застойные явления, слабость мышц. Адекватная физическая нагрузка – залог успешной реабилитации;
- слишком активные движения поврежденной конечностью могут ухудшить ситуацию. Необходимо следовать рекомендациям врача и нагружать руку только после восстановления целостности костей. Сняв гипс, нужно придерживаться щадящего режима;
- неправильная техника массажа. Прикосновения не должны вызывать болезненных ощущений, ухудшать самочувствие. Массаж проводится только после разрешения лечащего доктора.
Клиническая картина
Заболевание имеет несколько стадий. На первоначальном этапе изменения обратимы, если вовремя начать лечение. Далее в процесс вовлекается костная ткань, полностью восстановить функции конечности проблематично.
Для первой стадии характерны следующие симптомы:
- покраснение кожи возникает вследствие расширения сосудов;
- отек вызван увеличением проницаемости стенки капилляров в месте повреждения и выходом жидкой части крови в межклеточное пространство;
- локальное повышение температуры;
- острая боль. Пациенты могут называть ее жгучей, режущей. Любые движения в лучезапястном суставе приводят к ухудшению состояния.
 Проявления на данном этапе возникают остро, они напоминают естественную реакцию организма на повреждение, но выражены намного сильнее. Появление вышеупомянутых симптомов должно насторожить пациента. Если лечение будет начато на первоначальной стадии, можно избежать серьезных осложнений.
Проявления на данном этапе возникают остро, они напоминают естественную реакцию организма на повреждение, но выражены намного сильнее. Появление вышеупомянутых симптомов должно насторожить пациента. Если лечение будет начато на первоначальной стадии, можно избежать серьезных осложнений.
На втором этапе самочувствие немного улучшается, но в то же время начинают возникать необратимые изменения в тканях. Жалобы пациента будут следующими:
- боль становится тупой, ноющей;
- при пальпации отек более плотный, распространяется на тыльную поверхность кисти;
- кожа приобретает синюшный оттенок;
- возможны подергивания мышц кисти из-за нарушения иннервации, повышенного тонуса;
- кисть становится холодной, вследствие нарушения кровоснабжения могут выпадать волосы или ломаться ногти. В медицинской литературе существует термин мраморная кожа, который наблюдается при данном состоянии;
- атрофия мышц, подкожной клетчатки визуально заметна.
Если не начать лечение, заболевание прогрессирует дальше. На третьей стадии кисть уменьшается в размерах, кожа становится тонкой и гладкой. Мышцы атрофированы. В процесс вовлекается костная ткань, наблюдается снижение ее плотности, необратимые изменения в суставах. Любые движения вызывают острую боль, потому человек старается держать руку неподвижно. Со временем происходит разрастание соединительной ткани, подвижность кисти утрачивается полностью. Характерный вид кисти при синдроме Зудека представлен на фото.
Лечение конечной стадии заболевания является малоэффективным. Все усилия направлены на уменьшение болевых ощущений. Человек остается инвалидом на всю жизнь.
Диагностика
 Чтобы вовремя выявить заболевание, необходимо провести тщательный осмотр человека. Также важную роль играет честность пациента. Нельзя скрывать какие-либо симптомы, приуменьшать силу болевых ощущений.
Чтобы вовремя выявить заболевание, необходимо провести тщательный осмотр человека. Также важную роль играет честность пациента. Нельзя скрывать какие-либо симптомы, приуменьшать силу болевых ощущений.
Основные этапы диагностики:
- расспрос больного. Необходимо установить факт травмы, уточнить, как давно произошел перелом, каким было лечение;
- сбор жалоб;
- осмотр больного. Оценивается состояние кожи, ее цвет, температура, степень отека;
- далее необходимо проверить объем движений в лучезапястном суставе и суставах кисти;
- основным методом диагностики при синдроме Зудека является рентгенологическое исследование. На снимке определяется остеопороз, снижение плотности костной ткани, в тяжелых случаях – анкилозы (неподвижность) суставов;
- для оценки степени тяжести, стадии заболевания применяется специальный прибор – тепловизор. С его помощью удается вымерять температуру на разных участках кожи;
- ультразвуковое исследование необходимо для определения степени проходимости сосудов верхней конечности.
Способы лечения
Тактика ведения больного при синдроме Зудека в большинстве случаев консервативная. Лечение направлено на снятие болевого синдрома, уменьшение отека, предотвращение костной атрофии.
Часто пациенты при возникновении первых симптомов используют средства народной медицины. Это приводит к прогрессированию заболевания, как результат, человек обращается в больницу намного позже, что усложняет лечение. Препараты на основе трав могут назначаться врачом в периоде восстановления только в качестве дополнительной терапии.
Как лечить синдром Зудека и будет ли результат? Все зависит от степени тяжести заболевания. Чем раньше человек обратится в больницу, тем больше шансов полностью восстановить работоспособность.
Консервативное лечение
 Основная жалоба пациентов – выраженный болевой синдром. Потому препаратами выбора являются обезболивающие таблетки. Наиболее эффективными являются следующие средства:
Основная жалоба пациентов – выраженный болевой синдром. Потому препаратами выбора являются обезболивающие таблетки. Наиболее эффективными являются следующие средства:
- Кетанов;
- Анальгин;
- Диклофенак;
- Нимесил;
- Кеторол.
Большинство из вышеуказанных препаратов, кроме обезболивающего действия, обладают выраженным противовоспалительным эффектом, уменьшая отек, покраснение кожи. Суточная доза назначается индивидуально, составляет от 1 до 4 таблеток в зависимости от степени тяжести заболевания. Препараты данной группы лучше принимать после еды, так как они вызывают раздражение слизистой оболочки желудка. Целесообразность назначения лекарств людям с язвенной болезнью, гастритами определяет врач. В таких случаях возможна замена таблеток на более безопасные.
Если боль не уменьшается после применения таблетированных форм, выполняют новокаиновые блокады.
Сосудорасширяющие препараты помогают улучшить кровоток, устранить кислородное голодание тканей. Миорелаксанты устраняют постоянное напряжение мышечных волокон, витамины группы В необходимы для улучшения работы нервной системы. Дополнительно могут назначаться препараты кальция, хондропротекторы.
 В период восстановления показаны следующие процедуры:
В период восстановления показаны следующие процедуры:
- физиотерапия: магнитотерапия, УВЧ, электрофорез;
- рефлексотерапия;
- иглоукалывание;
- массаж;
- физические упражнения.
Комплексный подход к лечению позволяет восстановить работоспособность пациента, если не произошли необратимые изменения в костной ткани и суставах. В противном случае человек остается инвалидом.
Хирургическое лечение
Операция показана в тех случаях, когда консервативное лечение неэффективно. Врачи практикуют введение в нерв обезболивающих препаратов, пересечение нервных волокон. Также выполняют артродез, остеотомию и другие манипуляции.
Прогноз
Если синдром Зудека возник после перелома лучевой кости, период восстановления займет не менее полугода. Прогноз на І и ІІ стадии заболевания относительно благоприятный. Своевременно начатое лечение позволяет восстановить функции конечности.
На ІІІ стадии в большинстве случаев удается лишь уменьшить симптомы, облегчить заболевание.
Профилактика
Поскольку синдром Зудека является осложнением перелома лучевой кости, при возникновении травмы необходимо придерживаться нескольких правил.
- Консультация врача – обязательная процедура при ударах, падениях. Симптомы ушиба и перелома похожи, определить разницу сможет только врач после рентгенологического исследования.
- Адекватное обезболивание позволяет избежать осложнений в дальнейшем.
- Необходимо как можно раньше провести сопоставление и фиксацию костей.
- Правильно наложенный гипс не должен вызывать болезненных ощущений, отека, изменения цвета кожи. Возникновение вышеупомянутых симптомов свидетельствует о нарушении техники наложения повязки.
- Необходимо учитывать срок срастания костей. Слишком раннее снятие гипса или сильная нагрузка может привести к повторному смещению отломков, повреждению нервов, усилению боли.
- После разрешения врача нужно выполнять гимнастику. Если мышцы находятся слишком долго без нагрузки, возникает атрофия.
- Массаж не должен вызывать боли, неприятных ощущений.
Главное правило лечебной физкультуры – постепенность. Начинать следует с небольшой нагрузки, постепенно ее увеличивая.
Смотрите также:
Лфк при переломе запястья руки синдром зудека












Синдром не является отдельным заболеванием, а возникает как осложнение после травм верхних и нижних конечностей. Патологический процесс представляет собой трофоневротические и дистрофические изменения, развивающиеся в суставах, костях и мышцах, кровеносных сосудов и нервах.
Нейродистрофический синдром Зудека связан с нарушением питания тканей, хрупкостью костей. Чаще всего выявляется патология после перелома лучевой кости, запястья, кисти, щиколотки или стопы и других заболеваний опорно-двигательного аппарата. На практике синдром Зудека встречается чаще после перелома лучевой кости верхней конечности, реже при повреждении нижних конечностей.
Причин развития несколько:
- несоблюдение правил реабилитации после перелома, непродолжительная реабилитация,
- преждевременная нагрузка после снятия гипса,
- чрезмерная подвижность конечности в остром периоде болезни,
- преждевременное снятие гипса или, наоборот, длительное ношение гипса,
- наложение слишком тугой давящей повязки,
- несвоевременное обращение за медицинской помощью. Зачастую пациенты принимают перелом за растяжение связок, думая, что боль пройдет, и не спешат к врачу.
Зачастую пациенты игнорируют физиотерапевтическое лечение и сеансы лечебной гимнастики для разработки поврежденной конечности в период реабилитации, что также становится еще одной причиной развития синдрома.
При травме ускоряется синтез соединительной ткани, раздражается симпатический нерв. На фоне этого процесса окружающие ткани атрофируются, суставы твердеют и сковываются, кости становятся хрупкими.
Первые признаки развития патологии связаны с вазомоторными нарушениями. Длительность первой стадии – около полугода. В эту группу входят следующие проявления:
- конечность отекает,
- сосуды вокруг пораженного участка переполняются кровью, поэтому кожа гиперемированная,
- амплитуда движений сокращается,
- при прикосновении чувствуется жар,
- при движении конечности отзываются резкой болью. По мере прогрессирования боль не прекращается даже в состоянии покоя.
Зачастую пациенты не придают вышеперечисленным признакам большого значения, считая их отголосками травмы. Постепенно клиническая картина усугубляется, в течение шести месяцев наблюдаются дистрофические и трофические нарушения:
- мышцы спазмируются,
- кожа вокруг пораженного участка синеет,
- отек усиливается,
- окружающие мышцы атрофируются,
- кожа натянута, сильно блестит, а на ощупь холодная.


Обычно больные именно на этом этапе обращаются за помощью, но иногда боль купируют спазмолитиками, а синдром развивается дальше – конечность уменьшается, а боль мешает обычному ритму жизни.
Третий этап синдрома Зудека – это хроническое декомпенсированное течение. Мышцы уже атрофированы, суставы неподвижны, подкожно-жировая клетчатка истончена. Развиваются контрактуры, мышечная ткань отсутствует, кости становятся хрупкими и тонкими. Симптоматика нарастает в течение одного года.
Требуется консультация ортопеда и невролога. Он осмотрит конечность, назначат обследование, которое можно пройти в нашей клинике, а затем разработают тактику терапии.
Лечебная терапия зависит от стадии, на которой выявлен синдром. Так, на начальной стадии достаточно приема медикаментов – витаминных комплексов, гомеопатических препаратов, миорелаксантов, сосудорасширяющих и противовоспалительных средств, нейролептиков, а также выполняется массаж, и прикладываются холодные компрессы.
На второй стадии патологии помимо приема лекарственных средств, полезен прием кальцийсодержащих препаратов, блокаторов альфа-адренорецепторов, кортикостероидов. Кроме того, назначаются сеансы иглоукалывания, кинезиотерапии, ультразвука, магнитной и лазерной терапии, циклы ЛФК. При неэффективности перорального приема медикаментов приступают к симпатической блокаде нервных стволов.
Третья стадия устраняется только с помощью оперативного вмешательства. Хирургический путь лечения заключается в пресечении нервных волокон, остеотомии лучевой кости, растяжении пораженного участка, артродезе сустава.
Отличительная черта лечения – нельзя ограничивать подвижность. Нужно больше двигаться, разрабатывать амплитуду движений конечности.


На начальной стадии функциональность поврежденной конечности полностью восстанавливается за 5-6 месяцев. Авторские методики лечения не допускают распространения патологии на окружающие ткани. Если диагностируется третья хроническая стадия, то положительная динамика заключается в частичном восстановлении подвижности сустава.
Отличительная черта лечения – нельзя ограничивать подвижность. Нужно больше двигаться, разрабатывать амплитуду движений конечности. Рекомендуется больше гулять и наступать на травмированную ногу. Поврежденной рукой следует крутить мяч.
Сеансы ЛФК проводят только под контролем опытного инструктора. Он контролирует правильность выполнения упражнений, т.к. неправильная техника гимнастики негативно сказывается на пораженном суставе.
Переломы запястья относятся к одним из самых неблагоприятных травматических повреждений костных структур. Это связано с анатомическими и функциональными особенностями остеоидных тканей. Учитывая губчатое строение и маленькие размеры костей, в процессе регенерации важным фактором является правильная иммобилизация и реабилитационные мероприятия.
Чаще всего пострадавшие — это дети и люди, которые занимаются спортом. У пациентов преклонного возраста переломы этой зоны встречаются редко, в большинстве случаев они сопровождаются повреждением дистальных отделов предплечья. ЛФК при переломе запястья руки является главным направлением лечения.
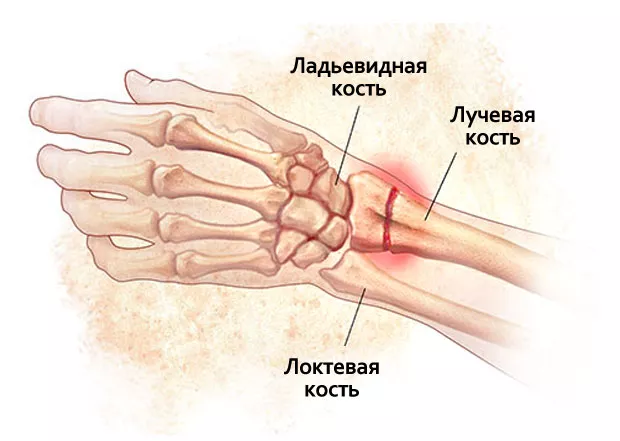

Виды переломов
В структуре травм костей запястья переломы бывают:
- изолированные — повреждается одна из 6 костей;
- сочетанные — одновременно поражаются несколько структурных единиц.
По статистике, до 90 % переломов отмечается в области ладьевидной кости. Далее по частоте встречаются травмы полулунной и гороховидной костей. Остальные остеоидные ткани редко ломаются. Механизм возникновения патологии возникает при ударе кулаком или ребром ладони по твердой поверхности, а также во время падения с упором на кисть или прямого удара.
Варианты осложнений
Своевременное начало реабилитационных мероприятий является важным фактором выздоровления после травматических повреждений. Если пациент игнорирует врача и не выполняет рекомендации, возникает вероятность развития осложнений. Чаще всего наблюдаются такие неблагоприятные ситуации:
- Формирование стойкого болевого синдрома.
- Развитие деформирующего остеоартроза и анкилоза сустава.
- Тугоподвижность структур.
- Образование ложного сустава.
- Замедление сращения костей, которое требует оперативного вмешательства с проведением остеосинтеза.
- Появление аваскулярных некротических изменений кости, которое необходимо удалять.
ЛФК при переломе запястья руки должно выполняться квалифицированным специалистом. Неправильные манипуляции могут привести к появлению синдрома Зудека — трофическим и вазомоторным нарушениям, которые сопровождаются явлениями остеопороза и болевым синдромом.
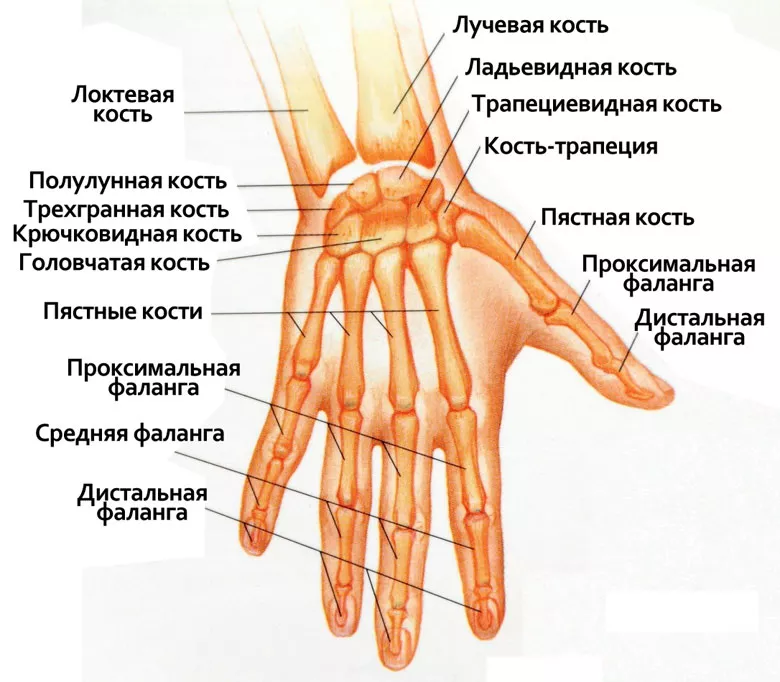

Основные направления гимнастики
Особенностью костей запястья является медленная регенерация тканей. Это происходит за счет малого периостального покрова и анатомического расположения костей. Поэтому для хорошего сращения отломков и образования мозоли нужно как можно раньше подключать физическую нагрузку. Гимнастика включает:
- выполнение простых упражнений во время ношения гипсовой лангеты;
- проведение реабилитационного курса ЛФК с использованием вспомогательных устройств.
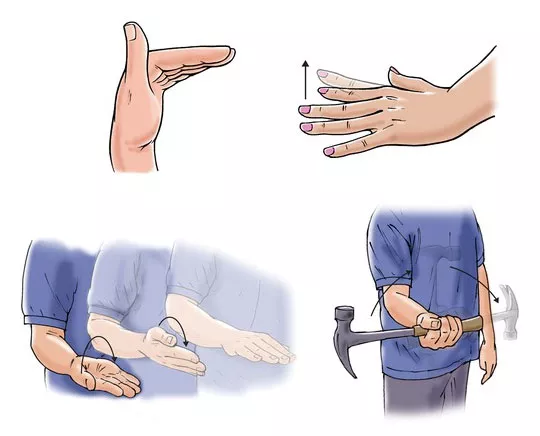
ЛФК во время иммобилизации
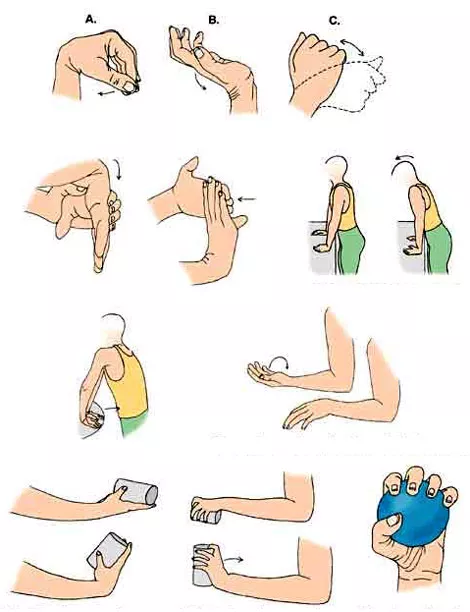
Первые упражнения рекомендуют выполнять, начиная со второго дня после наложения иммобилизационного устройства. Учитывая объем ограничения вследствие наличия гипсовой повязки, можно проводить следующие элементы гимнастики:
- Двигательная активность I-IV пальцев — разведение, сгибание, разгибание, шевеление фаланг.
- Супинация, пронация, круговые обороты в локтевом суставе.
- Сгибание, разгибание, круговые обороты плечевого сустава.
ЛФК после перелома запястья следует выполнять ежедневно в течение 3-5 минут. Можно посмотреть видео-уроки, в которых специалист показывает правильное выполнение упражнений. Движения должны быть плавными и медленными, их можно повторять на протяжении дня до 4-6 раз. Допускается массаж свободных зон верхней конечности в виде растирания и поглаживания.

Комплекс упражнений восстановительного периода
На протяжении периода иммобилизации рука находится в вынужденном положении. Поэтому после снятия гипса пациенту предстоит огромная работа по восстановлению функциональной подвижности кисти. В периоде реабилитации упражнения выполняются чаще — до 5-10 раз в день. Длительность занятий занимает до 20 минут. Во время ЛФК могут наблюдаться неприятные ощущения в зоне, где был перелом запястья. Реабилитолог или врач-ортопед подскажут, какая степень дискомфорта допустима при выполнении двигательных элементов.
Для разработки мышечного и связочного аппарата запястья подойдут вспомогательные устройства. Специальные тренажеры помогают быстрее справиться с патологическими проблемами. С этой целью применяют эспандеры, эластичные мячи с гладкой поверхностью и шипами, а также роликовые массажеры.
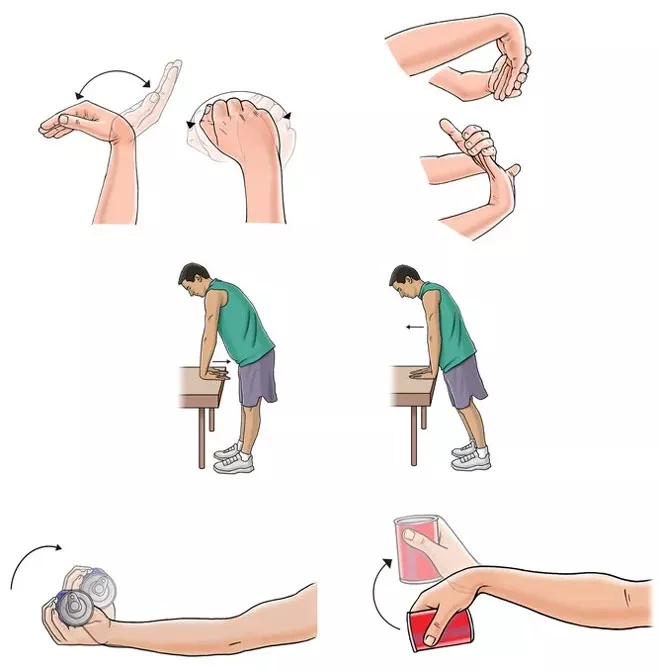

Начинают с элементов гимнастики, которые проводились во время иммобилизации, а затем подключают другие варианты движений. Для лучшего восприятия перед началом тренировки можно посмотреть видео. Существуют следующие виды ЛФК при переломе запястья:
- В положении сидя предплечье размещают на гладкой поверхности стола так, чтобы кисть свободно опускалась с края. Фаланги сжимают в кулак в положении сгибания вверх, а затем опускают, руку расслабляя пальцы.
- Выполняют разведение и сведение пальцев.
- Делают приведение и отведение большого пальца. При этом кисть находится в расправленном положении, а остальные фаланги плотно прижаты друг к другу.
- Складывание кистей в замок — выполняется в виде рукопожатия в двух положениях.
- Проводят приведение и отведение кисти во фронтальной плоскости.
- Располагают мяч в ладони и сжимают его большим пальцем сверху и сбоку остальными фалангами.
- Зажимают мяч между вытянутыми пальцами и большим пальцем, при этом сдавливают его.
- Выполняют вращение гимнастической палки, постепенно наращивая темп.
- Вращают сомкнутыми в замок ладонями поочередно в одну и другую сторону.

Альтернативные методики
Восточная медицина предлагает некоторые техники, которые помогают восстановить кровообращение в пораженных тканях, снять отечность с тканей и уменьшить болевой синдром. При переломах кисти и запястья рекомендуют упражнения асан-йоги, которые следует выполнять ежедневно. Гимнастика занимает до 5 минут. Фиксировать позиции необходимо в течение 15-30 секунд в две стороны.
- Принимают боковой упор лежа, опираясь на перпендикулярно расположенное предплечье. Ноги находятся в вытянутом положении. Конечность вверху вытягивается над головой.
- Ноги на ширине плеч, руки сводят за спиной в замок — одна конечность сверху, а другая – снизу.
- Скрещивают предплечья над головой и наклоняются к полу в положении стоя, предплечья при этом касаются на поверхности опоры.
- Руки вытягивают над головой вверх. Голова повернута в сторону кистей. Выполняют выпад на ногу, согнутую в колени, другая нижняя конечность вытянуты назад с упором на внутреннюю сторону стопы.
Дополнительно возможны упражнения с резиновыми мячиками и резинками разного рода:
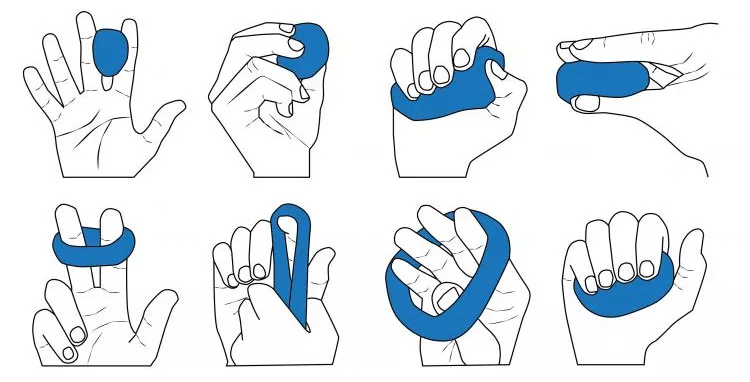

Правила успешной реабилитации
В процессе реабилитации проводят физиотерапевтические мероприятия, такие как магнитотерапия. Выполняют специальный массаж, который улучшает лимфодренаж и кровообращение в тканях, стимулирует процессы регенерации. Специалисты рекомендуют плаванье, в качестве дополнительной нагрузки к ЛФК при переломе запястья. Для того чтобы костная мозоль правильно формировалась, а заживление происходило быстро, без осложнений, необходимо придерживаться следующих рекомендаций:
- Регулярно выполнять комплекс ЛФК.
- Наращивать нагрузку постепенно, переходя от простых упражнений к более сложным элементам.
- Не допускать болевых ощущений, особенно на старте.
- Выполнять гимнастику несколько раз в сутки.
- Нормализовать питьевой режим — объем жидкости должен составлять до 2 литров в сутки.
- Ограничить употребление спиртных напитков.
- В течение реабилитационного периода избегать походов в баню или сауну.
ЛФК при переломах запястья должна выполняться строго под контролем врача. Неправильная двигательная активность может привести к неблагоприятным последствиям. Поэтому важный фактор восстановления — грамотная дозированная нагрузка. При соблюдении рекомендаций специалиста период реабилитации пройдет быстро, и пациент сможет вернуться к полноценной жизни.


Синдром Зудека – это заболевание, возникающее из-за перенесенных недавно травм верхних и нижних конечностей. Патология характеризуется появлением боли в поврежденной области, невозможностью питания прилежащих клеток и тканей, а также хрупкостью костей и различными вазомоторными нарушениями.
Синдром не относят к отдельным заболеваниям. Он является одним из осложнений, которое может возникнуть вследствие какой-либо полученной травмы конечности. К сожалению, в последнее десятилетие болезнь набирает свои обороты. Наиболее часто она возникает после перелома лучевой кости руки, реже – при повреждении кисти, запястья или стопы.
Причины появления заболевания
К появлению нейродистрофического синдрома Зудека приводит непосредственно не сам факт перелома руки. Главной причиной его возникновения является неквалифицированная помощь специалистов или проведенные с нарушениями реабилитационные процедуры.


Синдром может появиться из-за:
- Неправильно наложенной тугой повязки, которая приводит к появлению покраснения, отека и онемения конечности;
- Раннего освобождения от гипса;
- Нарушения создания неподвижности руки;
- Болезненных воздействий на руку во время медицинских процедур;
- Резких движений поврежденной конечностью после снятия гипсовой повязки;
- Нарушений рекомендаций доктора.
Часто заболевание является следствием неверно поставленного диагноза. Например, если перелом принимают за обычное растяжение или небольшой ушиб.
Занятия ЛФК, специальный массаж, горячие ванны и активный образ жизни в первое время после освобождения конечности от гипса также могут вызвать осложнения.
Иногда причины патологии напрямую не связаны с травмированием конечности. Они являются отголосками онкологических болезней, гормональных всплесков и нарушений работы вегетососудистой системы.
Факторы риска и развитие синдрома
К основным факторам риска, которые способны привести к зарождению и развитию заболевания, относят неквалифицированную помощь медиков или полное ее отсутствие. Также неправильное вправление кости или проблемы в создании неподвижности руки часто влекут за собой неприятные последствия.
Возникновение и развитие синдрома происходит под действием вегетативной нервной системы, которая отвечает за большинство процессов, происходящих в организме. ВНС регулирует деятельность всех желез и органов человека и помогает ему приспособиться к условиям окружающей среды. Именно поэтому и появляются нестерпимые боли, происходит разрушение тканей и нарушение кровотока в поврежденном месте.


Так как травмирование конечности приводит к повышенному разрастанию соединительной ткани, появляется излишнее раздражение симпатического нерва. Параллельно возникает атрофия прилежащих тканей, суставы затвердевают и теряют свою подвижность, а кости становятся хрупкими.
Развитию заболевания содействуют и затяжные депрессии, гормональные всплески у женщин.
Симптомы синдрома
Обычно пациенты не придают особого значения первым симптомам нейродистрофического синдрома Зудека. Больные думают, что плохое самочувствие является ответной реакцией организма на полученную травму. Но часто их мнение является ошибочным и приводит к развитию заболевания и ухудшению общего самочувствия. Именно поэтому важно не пропустить первые признаки синдрома и вовремя начать лечение.


На первых стадиях заболевание проявляется:
- Отеком тканей конечности;
- Заметным покраснением кожи, которое происходит вследствие переполнения кровью сосудов;
- Чувством жара в травмированной области;
- Ограничением подвижности сустава;
- Нестерпимой резкой болью, которая усиливается во время движения конечности. Иногда неприятные ощущения не проходят даже в состоянии покоя.


Появление хотя бы одного из симптомов должно насторожить пациента и его лечащего врача. Но обычно синдром диагностируют только на второй его стадии, которая характеризуется:
- Возникновением синюшного оттенка в области травмы;
- Обширным отеком;
- Частыми сокращениями мышц и их спазмами;
- Повышением температуры;
- Атрофией ближайших мышц;
- Хрупкими ногтями и ломкими волосами;
- Мраморной (холодной) кожей в пораженной области;
- На рентгеновском снимке становится заметно существенное снижение плотности костей.
Возможные осложнения и последствия
Избежать осложнений можно только лишь начав лечение на первой или второй стадии развития заболевания. Если же терапия не была проведена вовремя, наступит третья стадия, во время которой:
- Значительно уменьшается конечность вследствие атрофии кожи и мышц, следовательно, костная ткань становится менее прочной.
- Появляется нестерпимая боль, которая не позволяет человеку двигаться.
- Третья стадия синдрома практически неизлечима. Чаще всего в этом случае человек становится инвалидом.


последствия нелеченного синдрома Зудека


развитие остеопороза и деформация суставов при синдроме Зудека
Диагностика заболевания
В первую очередь диагностика синдрома Зудека предполагает опрос больного врачом. Специалист должен осмотреть конечность и узнать обо всех неприятных симптомах, которые беспокоят пациента. Обычно постановка диагноза не вызывает затруднения только на второй или третьей его стадии. Поэтому часто одного опроса становится мало, появляется необходимость в дополнительных исследованиях:
- Рентгенография поврежденного участка конечности. Она помогает выявить наличие остеопороза кости и все патологические процессы, происходящие в организме.
- Ультразвуковая диагностика способна показать существующие нарушения в работе кровеносных сосудов в области травмы.
- Тепловизор поможет определить степень развития аномалии по амплитуде температур прилежащих тканей.
Лечение синдрома Зудека
Когда заболевание только начинает развиваться, его лечение не вызывает каких-либо трудностей. В этом случае достаточно консервативной терапии, которая включает: медикаментозные препараты, средства народной медицины, гомеопатическое лечение, занятия ЛФК, массаж и физиотерапевтические процедуры: иглоукалывание, оксигенацию, лазерную терапию. Часто вместе с основным лечением назначают прием препаратов с высоким содержанием кальция. Оперативное вмешательство требуется обычно только в запущенных случаях, когда заболевание не поддается лечению или успело перейти на третью стадию.


Во время консервативной терапии назначают следующие медикаменты:
В редких случаях может потребоваться психологическая помощь и дополнительная терапия нейролептическими препаратами, антидепрессантами и кортикостероидами.
Также следует заниматься физкультурой под руководством опытного тренера, который знает, как правильно лечить болезнь.
В повседневных бытовых делах не стоит ограничивать привычные действия. Травмированная конечность не должна постоянно находиться в состоянии покоя. Достаточно лишь немного уменьшить физическую активность.
В первую очередь, стоит сказать о том, что лечение заболевания одними лишь народными средствами усугубит ситуацию и отнимет время. Реальную пользу организму оно принесет только в комплексе с приемом соответствующих медикаментов.
Справиться с синдромом помогут следующие рецепты:
- Около 250 г листьев петрушки и укропа следует промыть, обдать горячей водой, уложить на дно двухлитровой банки и залить литром горячей воды. Оставить настаиваться смесь на 3-4 часа, после – процедить. Выпивают настой за три раза в сутки во время еды по 100 мл. Курс лечения – 6 месяцев.
- Столовую ложку травы зверобоя необходимо залить стаканом кипятка и оставить на 40-50 минут в теплом месте. Употреблять отвар следует 3 раза в день по 20-25 мл.


Для уменьшения болевых ощущений подойдут и примочки из почек березы. Их нужно залить водкой и оставить настой в теплом месте на 7 дней. Состав можно наносить на больное место на ночь. Курс лечения – 2-3 недели.- Также в качестве компресса больные синдромом Зудека часто используют отвары из донника, ромашки, окопника, зверобоя и листьев грецкого ореха.
Вследствие того, что лечение болезни занимает достаточно продолжительное время, следует избавить организм от поступления различных медикаментозных и химических средств в большом количестве. В этом случае помогут гомеопатические средства, которые являются не менее эффективными, но приносят меньше вреда. Но не стоит забывать, что любой вид терапии должен быть согласован с лечащим врачом, исключением не становится и гомеопатия.
Чтобы избавиться от резкой боли, которая была вызвана спазмами, следует принимать следующие спазмолитические, обезболивающие и одновременно успокаивающие средства:
Во время лечения синдрома следует ограничить двигательную активность конечности и обеспечить ее покой. После исчезновения регулярных болевых ощущений, нужно приступать к разработке и укреплению руки или ноги с помощью физических упражнений. Чтобы ускорить восстановление травмированной конечности, следует заниматься специальной лечебной физкультурой вместе с тренером и дополнительно выполнять следующие упражнения дома.


Если была повреждена рука:
- Как можно чаще крутить теннисные мячики или небольшие резиновые шарики в руке;
- Поднимать руки и при этом пожимать плечами;
- Вращать кисти в разные стороны;
- Хлопать ладонями перед собой и за спиной несколько раз в день;
- Кидать резиновые мячики с отскоком от стены и одновременно пытаться поймать их;
Если была повреждена нога:
- Нужно как можно чаще гулять и ходить пешком, особенно, опираясь на травмированную конечность;
- Стоя нужно совершать махи ногами в стороны, лежа – делать перекрестные махи;
- Придерживаясь за опору, например, за стул, необходимо поочередно поднимать ноги под углом в 30 градусов и сохранять это положение в течение 20 секунд;
- В положении стоя подниматься на носочки и возвращаться обратно на полную стопу.
Как таковой профилактики синдрома не существует. Доктора советуют лишь быть аккуратнее и стараться избегать переломов, растяжений и ушибов. Но если травмы все-таки возникли, следует немедленно обратиться за помощью к специалисту и начать своевременное лечение.
Синдром Зудека – это тяжелое осложнение, которое не проходит само по себе. В начале своего развития болезнь может казаться абсолютно безобидной. Но именно это и приводит к тому, что пациенты откладывают визит к доктору, теряя время.
Во время реабилитационных действий больным нужно быть терпеливыми и аккуратными. Категорически запрещается в первые же дни после выписки из больницы совершать резкие движения поврежденной конечностью, нагружать ее, поднимать тяжести. Все это может привести к возникновению боли и спровоцировать развитие осложнений.
Пораженной конечности следует обеспечить покой. А для скорейшего выздоровления нужно заниматься лечебной физкультурой под присмотром опытного тренера. Также людям с данным диагнозом показано курортное лечение в санаториях.
Прогноз
Прогноз заболевания напрямую зависит от степени его развития. Если пациенту ставят диагноз на начальных стадиях, то с помощью комплексной терапии можно восстановить все функции поврежденной конечности. Обычно этот процесс занимает 5-7 месяцев. За это время необходимо успеть сохранить или восстановить двигательную активность поврежденного места. Нельзя допустить распространение болезни выше пораженного участка.
Как правило, уже на третьей стадии болезни прогноз становится неутешительным – больному грозит инвалидность. Суставы теряют свою подвижность, кости всего тела становятся ломкими и хрупкими, изменяются размеры конечностей. После – пациент уже не может выполнять обычные действия пораженной конечностью, что и приводит к недееспособности.
Таким образом, можно сделать вывод о том, что прогноз напрямую зависит от времени начала лечения и квалификации врача. Победить болезнь можно, главное – приложить к этому все силы.
Подробности лечения синдрома зудека после переломов и сопутствующие симптомы. Синдром Зудека – осложнение после перелома лучевой кости Минсоцразвития алгоритм лечения симптома зудека
Синдром Зудека описывает трофоневротические изменения в костях и суставах, сопровождаемые выраженным болевым синдромом. Причиной его развития является травма – сильный ушиб или перелом. Чаще всего поражается лучевая кость, почти в два раза реже – кости нижних конечностей, в единичных случаях данный синдром наблюдается в плечевых костях.
Вплоть до 1966 года синдром, или дистрофия Зудека имела несколько названий – болезнь Зудека, алгонейродистрофия, казуалгия, синдром плечо-кисть, рефлекторная симпатическая дистрофия, посттравматическая дистрофия руки. Впоследствии, согласно решению международной ассоциации по изучению болей (IASP), все эти понятия были заменены общим термином КРБС – комплексный регионарный болевой синдром.
Причины
Синдром Зудека – это не самостоятельное заболевание, а осложнение, которое развивается преимущественно после перелома лучевой кости руки. В подавляющем большинстве случаев перелом осложняется в результате некорректного лечения повреждения, несоблюдения основных принципов реабилитации, неправильной иммобилизации верхней конечности.
Причиной может быть слишком тугая повязка, из-за которой рука отекала и немела, болезненное вправление перелома или грубые действия медперсонала при оказании первой помощи. Фиксация руки в нефизиологичном положении, слишком раннее снятие гипса, преждевременные активные движения – все это способствует развитию и сохранению вазомоторных и трофических нарушений в течение длительного времени.
Сильнейшие боли вызывает проведение тепловых процедур, массажа и грубая «реабилитация» пассивными движениями, когда руку пациента разрабатывает врач или массажист. С другой стороны, отсутствие иммобилизации и лечения также бывает причиной синдрома Зудека. В этом случае вместо перелома ошибочно диагностируется обычный ушиб, растяжение или разрыв связок.
Иногда такое осложнение может быть связано с системными заболеваниями эндокринной, нервной системы, а также с онкологическими процессами в организме, что существенно затрудняет диагностику. Большое влияние оказывает также психологическое состояние пациента – люди с различными фобиями и страхами сталкиваются с синдромом Зудека гораздо чаще.
Справка: более чем в 70% случаев причинами нейродистрофического синдрома являются нагрузка, которой подверглась травмированная кость, сдавление поврежденных тканей и нарушение местного кровообращения.
Механизм развития
Любая травма в той или иной степени отрицательно влияет на работу вегетативной нервной системы. При условии правильного лечения, своевременных и последовательных реабилитационных мероприятий наступает полное выздоровление. Так происходит благодаря адаптационным возможностям организма.
Если внешний раздражитель действует в течение продолжительного времени, функция вегетативной нервной системы не успевает восстановиться. В результате непрекращающейся боли, отечности и инфекции симпатический нерв находится в состоянии гипертонуса, который становится постоянным и уже не зависит от первопричины раздражения. Мелкие капилляры сужаются, кровоток замедляется, ткани испытывают нехватку кислорода.
Из-за нарушения внутритканевого обмена дегенеративные процессы начинают преобладать над восстановительными, а соединительная ткань разрастается. Соединительно-тканные рубцы еще больше раздражают нерв, создавая замкнутый круг.
Прогресс патологического процесса приводит к разрежению костной ткани, фиброзному перерождению сухожилий, тугоподвижности суставов и стойкому нарушению трофики – клеточного питания.
Стадии синдрома Зудека
Заболевание развивается в три стадии:
- 1 стадия – острая, или воспалительная. Наблюдаются типичные признаки воспаления – боль, покраснение и повышение температуры кожи над поврежденным участком;
- 2 стадия – дистрофическая. Вследствие спазма мелких капилляров повышается тонус крупных сосудов, вызывая застойные явления. Поступление крови и питания к мягким тканям снижается. Продолжительный застой приводит к образованию кровяных сгустков – тромбов и обширному отеку. Кожа может приобретать бледно-голубой, синюшный или багровый оттенок;
- 3 стадия – атрофическая. Из-за длительного нарушения иннервации и кровоснабжения восстановительные процессы прекращаются, происходит масштабное разрастание соединительной ткани. Мышечно-сухожильные волокна и кожа рубцуются, и развивается . Это означает, что сустав уже не может полностью согнуться или разогнуться, и не исключено абсолютное анкилозирование – сращение костей в суставе.
Симптомы
Клиника синдрома Зудека включает достаточно интенсивные боли, которые нарастают при любом движении или прикосновении. Из-за болезненности ограничивается двигательная способность. Характерно, что после снятия гипса боль не исчезает, а отек становится все больше.
Симптоматика развивается в соответствии со стадиями и особенно ярко проявляется со стороны кожных покровов. На стадии воспаления они горячие и покрасневшие, дистрофическая стадия сопровождается побледнением и похолоданием кожи.
Главным назначением фиксирующей повязки является профилактика повторного смещения костей. При правильной фиксации снижается нагрузка на суставы, предотвращается мышечное напряжение, и уменьшается болевой синдром.
По завершении патологического процесса, на стадии атрофии, кожа приобретает мраморный оттенок и характерный блеск, а также утрачивает складчатое строение. Болевые ощущения несколько стихают, но при смене погоды напоминают о себе вновь.
Появляются и другие симптомы: истончаются ногти и волосы, и подкожно-жировая клетчатка. На пораженной конечности усиливается рост волос, на рентгеновском снимке можно увидеть очаговый (пятнистый) остеопороз – участки пониженной плотности кости.
Нужно отметить, что первые признаки дистрофии пациенты зачастую принимают за естественные последствия травмы. Если после наложения гипса или перевязки рука сильно болит и отекает, к тому же становится горячей на ощупь, необходимо обратиться к врачу.
На 1–2 стадии болезнь успешно лечится, в дальнейшем лечить синдром Зудека гораздо труднее. Случаи выздоровления бывают, однако чаще всего больным грозит инвалидность.
Лечение
Успех терапии напрямую зависит от времени обращения за медицинской помощью. В большинстве случаев лечение проводится консервативными методами. Если они оказываются неэффективны, делают симпатэктомию – иссечение поврежденного нервного ствола, новокаиновые блокады (введение Новокаина в нерв), инфильтрационную анестезию.
Метод инфильтрационной анестезии подразумевает местное обезболивание, при котором ткани буквально пропитываются анестетиком, блокирующим нервные импульсы. В тяжелых случаях проводят артродез суставов, остеотомию лучевой кости.
В острой стадии больным назначаются обезболивающие препараты – Анальгин, Брал – и противовоспалительные средства – Диклофенак, Кетанов, Кеторол. Применяются также сосудорасширяющие лекарства, миорелаксанты, витамины группы В и анаболические гормоны.
Прием анаболиков позволяет ускорить срастание перелома и нарастить мышечную массу, что в конечном итоге существенно улучшает самочувствие пациента. В некоторых случаях требуется консультация психотерапевта, успокоительные и стероидные средства.
При сильных болях выписывают Кеторол в таблетка
Синдром Зудека после перелома лучевой кости руки: как лечить, лечение
 Синдром Зудека после перелома лучевой кости руки возникает в виде посттравматического симптома. Врачи советуют начинать лечение заболевания требуется после первых признаков.
Синдром Зудека после перелома лучевой кости руки возникает в виде посттравматического симптома. Врачи советуют начинать лечение заболевания требуется после первых признаков.
Иначе, патология приводит к инвалидности.
Используй поиск Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑Как проявляется патология
Когда сняли гипс после перелома лучевой кости, у пациента диагностируется отёк. При обычных условиях больной не ощущает неприятных симптомов. Отёчность проявляется при нескольких синдромах. При Зудеке происходит нарушение в функционировании вегетативной нервной системы.
Перелом лучевой кости может спровоцировать развитие ряда осложнений, например, сопровождаться спазмом сосудов. Конечность перестаёт получать достаточно кислорода с кровотоком.
Это становится причиной гипоксии (кислородного голодания). Основными признаками синдрома Зудека считается отёчность конечности, боль и синий оттенок кожи.
Когда нарушается связь нервных импульсов с ЦНС, это приводит к мышечной атрофии руки. Соединительная ткань начинает разрастаться. Из-за травмы регенерация клеток замедляется. Через некоторое время процесс начинает затрагивать костную ткань. Это становится причиной болезней суставов.
Синдром протекает в нескольких стадиях. Для каждой степени есть определённая клиническая картина.
Начальная стадия характеризуется следующими симптомами:
- Отёчность от места повреждения до пальцев;
- Покраснение кожи;
- Жар в области повреждения;
- Рука в суставе ограничена в подвижности;
- Резкая боль при сгибании конечности.
Дискомфорт при синдроме может проявляться в состоянии покоя. Наблюдается частое сокращение мышц. На повреждённой руке ногти будут хрупкими. Если пациенту сделают рентгеновский снимок, то будет видно снижение плотности костной ткани.
↑Эффективное лечение синдрома
Терапевтические мероприятия начинаются с консервативных методов. Задачей лечения при синдроме Зудека является снижение основных симптомов. Если вначале патологии пациент без консультации с врачом применяет народные средства, это становится причиной перехода болезни на поздние стадии. Препараты из лечебных трав используются в виде дополнения к основной терапии.
↑Медикаментозная терапия
Пациенты сначала просят, чтобы врач помог снять болевой синдром. Назначаются обезболивающие препараты.
Для снятия боли помогают медикаменты:
- “Анальгин”;
- “Нимесил”;
- “Кетанов”.
Обезболивающие препараты из группы НПВС помогают снять боль после перелома и устраняют воспаление. Дозировка лекарств подбирается индивидуально. Обезболивающие медикаменты употребляют после еды. Это связано с раздражительным воздействием на слизистую оболочку пищеварительного тракта.
Когда пациенту не помогают обезболивающие медикаменты, то выполняются новокаиновые блокады. Выписываются препараты для тонизирования сосудов и улучшения кровообращения, что помогает доставке кислорода к повреждённым тканям. Дополнительно назначаются миорелаксанты и витамины из группы B.
↑Хирургическая терапия
Проведение операции при заболевании после перелома назначается, если консервативные методы не помогли. Хирургическое вмешательство проводится под местной анестезией.
Чтобы помочь пациенту на последней стадии синдрома проводят остеотомию. Процедура заключается в повторном переломе лучевой кости под наркозом. Это помогает предупредить развитие деформаций.
↑ https://gidpain.ru/perelom/sindrom-zudeka-luchevoj.htmlСколько болит рука при синдроме
Прогноз при синдроме зависит от стадии развития заболевания. На начальных этапах можно восстановить функцию сустава с помощью медикаментозной терапии. Болевой синдром прекращается через полгода. Рука полностью восстанавливается, если пациент проходит курс комплексного лечения.
Если синдром развился до 3 стадии, то станет причиной инвалидности. Рука становится неподвижной, а лучевая кость повреждается от любого механического воздействия. Пациенту тяжело выполнять обычные действия.
↑Как долго срастается
Любая полученная травма долго заживает и приносит ощущения не хорошие, перелом не исключение. Необходима реабилитация после перелома лучевой кости руки со смещением, которая направлена на то, чтобы разработать и восстановить двигательные функции. Разработка должна проводится после разрешения врача.
Чтобы конечность возвращала свою подвижность, нужно проводить лечебную физкультуру:
- Хлопки, как перед собой, так и за спиной.
- Налить в таз воды и поместить туда руки, разгибать и сгибать ладонь.
- Пальцы нужно растягивать, но не переусердствуйте.
- Подъем рук в разных направлениях.
- Поднятие плеч вверх.
- Упражнения после перелома лучевой кости нужно делать от простого к сложному.
- Сначала двигайте пальцами, сгибайте и разгибайте их.
- Затем перейдите на запястья.
- В конце нагрузка должна быть распределена по всей руке.
Как с руки снимут гипс, вы почувствуете, что рука будто чужая. Долгое время рука была в неподвижном состоянии и мышцы ослабли, кровоснабжения было недостаточно, поэтому появляются отеки.
Чтобы отеки исчезли, нужно выполнять упражнения:
↑
- Чтобы проверить, остались ли силы в руке, сожмите ладонь. Не хватайтесь за все дела сразу. Сначала разрабатывайте руку на обыкновенно пластилине, разогрейте его в руке.
- Чтобы кровь быстрее двигалась, руки вытяните перед собой, сожмите ладони и поворачивайте вправо, влево. Через некоторое время рука начнет функционировать. Но слишком часто вращать конечность не стоит.
- Обыкновенный теннисный мяч поможет снять отечность, его нужно кидать в стену и ловить, но слишком быстро не стоит этого делать. Можно переместить в ладонь мячик и перебирать пальцами по нему.
Виды повреждения
Переломы со смещением бывают: открытые и закрытые.
Переломы опасны, ведь возникает движение костей, которые поражают ткани. В случаях, когда повреждены нервные ткани или сосуды, после заживания конечность не может работать полностью.
Чаще обычный перелом переходит в перелом лучевой кости. Врачи называют такое повреждение “типичным”, часто лучевая кость повреждается в нижней трети (в месте удара).
Если кость неправильно срастется, то движение руки будет ограничено. Если падение будет на прямую руку, то может произойти двойной перелом.
↑Симптоматика
Признаки того, что вы сломали лучевую кость зависят от вида повреждения.
В основном признаки такие:
- Верхняя конечность начинает опухать.
- Болезненные ощущения при ощупывании.
- Поврежден локтевой сустав, а значит боль усиливается.
- Нарастающая боль.
- Кости при движении лучевого запястья хрустят.
- Появляются синяки.
- Боль в суставах.
Ещё одним симптомом того, что сломана конечность, станет ее похолодание, это случается из-за того, что нарушается кровоснабжение. При переломе происходит большая потеря крови, которая ведет к потере сознания.
↑Сущность сломанного диафиза
Такое повреждение встречается редко. Но происходит потому, что совершился удар по лучевой левой или правой стороне предплечья. Симптомы разные: боль, припухлость.
Если перелом со смещением, то проводят репозицию, фиксируют на 8-12 недель, осуществляя рентгеноконтроль.
↑Оперативные и консервативные способы
Чтобы оказать первую медицинскую помощь не требуется вмешательство специалистов. Главной задачей человека, он оказывает пострадавшему помощь – обеспечить покой конечности и предотвратить повреждение близлежащих тканей (возле перелома). Никакое “вставление” сустава посторонними не проводится.
Если перелом не открытый, то зафиксируйте конечность в положении, которое более удобно, переломе остановите кровь и наложите специальную повязку. Доставьте пострадавшего в медицинское учреждение.
В больнице врач окажет вам первую помощь. Если медицинский работник прибыл на место происшествия, то это еще лучше. По прибытию врач оценивает состояние пациента и определяет, какие меры нужно предпринять.
После осмотра пациента, врач закрепляет и предотвращает повреждение конечности. Если местонахождение пациента – больница, то врач определяет, нужна ли госпитализация или нет.
↑Консервативная терапия
Эта одна из старых, но эффективных методик. Секрет этого способа состоит в том, что травматолог руками восстанавливает фрагменты костей, так, чтобы их положение совпадало с тем, что было до травмы.
Кости фиксируются в этом положении и им нужно находиться так до того момента, пока не сформируется костная мозоль. Это наиболее безопасный способ, но все же иногда лучше хирургическое вмешательство. Иногда требуется срочное вправление.
↑Оперативное вмешательство
Да, есть такие случаи, когда без вмешательства врачей ничего не получится. Если происходят какие-то осложнения, то специалисты придут на помощь, ведь они лучше и точнее устранят вашу проблему.
Лечение с помощью операции нужно в случаях, когда:
- Перелом лучевой кости открытый.
- Патологический перелом.
- Обращение к специалистам произошло намного позже после травмы.
- Перелом со смещением.
- Перелом со сдавливанием нервов.
Врачи сопоставляют обломки костей, используют в качестве фиксаторов пластины или спицы. Выбор того, чем фиксировать, зависит от перелома.
Открытые переломы требуют вмешательства хирургов, ведь инфекция попадает быстро и может пройти по всему организму, включая ткани, находящиеся в руке, в других частях тела.
Сроки срастания кости зависят от того, насколько сильно она повреждена. Сросшийся неправильно перелом сложно вылечить
Гипс при закрытом и открытом переломе лучевой кости необходимо носить:
- Если же восстанавливается сломанная головка лучевой кости – 2-3 недели.
- Диафиз срастается за 8-10 недель.
- “Типичное место” – 10 недель.
- Локтевая кость срастается за 10 недель.
Лфк при переломе запястья руки синдром зудека
Синдром Зудека описывает трофоневротические изменения в костях и суставах, сопровождаемые выраженным болевым синдромом. Причиной его развития является травма – сильный ушиб или перелом. Чаще всего поражается лучевая кость, почти в два раза реже – кости нижних конечностей, в единичных случаях данный синдром наблюдается в плечевых костях.
Вплоть до 1966 года синдром, или дистрофия Зудека имела несколько названий – болезнь Зудека, алгонейродистрофия, казуалгия, синдром плечо-кисть, рефлекторная симпатическая дистрофия, посттравматическая дистрофия руки. Впоследствии, согласно решению международной ассоциации по изучению болей (IASP), все эти понятия были заменены общим термином КРБС – комплексный регионарный болевой синдром.
Причины
Синдром Зудека – это не самостоятельное заболевание, а осложнение, которое развивается преимущественно после перелома лучевой кости руки. В подавляющем большинстве случаев перелом осложняется в результате некорректного лечения повреждения, несоблюдения основных принципов реабилитации, неправильной иммобилизации верхней конечности.
Причиной может быть слишком тугая повязка, из-за которой рука отекала и немела, болезненное вправление перелома или грубые действия медперсонала при оказании первой помощи. Фиксация руки в нефизиологичном положении, слишком раннее снятие гипса, преждевременные активные движения – все это способствует развитию и сохранению вазомоторных и трофических нарушений в течение длительного времени.
Сильнейшие боли вызывает проведение тепловых процедур, массажа и грубая «реабилитация» пассивными движениями, когда руку пациента разрабатывает врач или массажист. С другой стороны, отсутствие иммобилизации и лечения также бывает причиной синдрома Зудека. В этом случае вместо перелома ошибочно диагностируется обычный ушиб, растяжение или разрыв связок.
Иногда такое осложнение может быть связано с системными заболеваниями эндокринной, нервной системы, а также с онкологическими процессами в организме, что существенно затрудняет диагностику. Большое влияние оказывает также психологическое состояние пациента – люди с различными фобиями и страхами сталкиваются с синдромом Зудека гораздо чаще.
Справка: более чем в 70% случаев причинами нейродистрофического синдрома являются нагрузка, которой подверглась травмированная кость, сдавление поврежденных тканей и нарушение местного кровообращения.
Механизм развития
Любая травма в той или иной степени отрицательно влияет на работу вегетативной нервной системы. При условии правильного лечения, своевременных и последовательных реабилитационных мероприятий наступает полное выздоровление. Так происходит благодаря адаптационным возможностям организма.
Если внешний раздражитель действует в течение продолжительного времени, функция вегетативной нервной системы не успевает восстановиться. В результате непрекращающейся боли, отечности и инфекции симпатический нерв находится в состоянии гипертонуса, который становится постоянным и уже не зависит от первопричины раздражения. Мелкие капилляры сужаются, кровоток замедляется, ткани испытывают нехватку кислорода.
Из-за нарушения внутритканевого обмена дегенеративные процессы начинают преобладать над восстановительными, а соединительная ткань разрастается. Соединительно-тканные рубцы еще больше раздражают нерв, создавая замкнутый круг.
Прогресс патологического процесса приводит к разрежению костной ткани, фиброзному перерождению сухожилий, тугоподвижности суставов и стойкому нарушению трофики – клеточного питания.
Стадии синдрома Зудека
Заболевание развивается в три стадии:
- 1 стадия – острая, или воспалительная. Наблюдаются типичные признаки воспаления – боль, покраснение и повышение температуры кожи над поврежденным участком;
- 2 стадия – дистрофическая. Вследствие спазма мелких капилляров повышается тонус крупных сосудов, вызывая застойные явления. Поступление крови и питания к мягким тканям снижается. Продолжительный застой приводит к образованию кровяных сгустков – тромбов и обширному отеку. Кожа может приобретать бледно-голубой, синюшный или багровый оттенок;
- 3 стадия – атрофическая. Из-за длительного нарушения иннервации и кровоснабжения восстановительные процессы прекращаются, происходит масштабное разрастание соединительной ткани. Мышечно-сухожильные волокна и кожа рубцуются, и развивается контрактура. Это означает, что сустав уже не может полностью согнуться или разогнуться, и не исключено абсолютное анкилозирование – сращение костей в суставе.
Симптомы
Клиника синдрома Зудека включает достаточно интенсивные боли, которые нарастают при любом движении или прикосновении. Из-за болезненности ограничивается двигательная способность. Характерно, что после снятия гипса боль не исчезает, а отек становится все больше.
Симптоматика развивается в соответствии со стадиями и особенно ярко проявляется со стороны кожных покровов. На стадии воспаления они горячие и покрасневшие, дистрофическая стадия сопровождается побледнением и похолоданием кожи.
Главным назначением фиксирующей повязки является профилактика повторного смещения костей. При правильной фиксации снижается нагрузка на суставы, предотвращается мышечное напряжение, и уменьшается болевой синдром.По завершении патологического процесса, на стадии атрофии, кожа приобретает мраморный оттенок и характерный блеск, а также утрачивает складчатое строение. Болевые ощущения несколько стихают, но при смене погоды напоминают о себе вновь.
Появляются и другие симптомы: истончаются ногти и волосы, атрофируются мышцы и подкожно-жировая клетчатка. На пораженной конечности усиливается рост волос, на рентгеновском снимке можно увидеть очаговый (пятнистый) остеопороз – участки пониженной плотности кости.
Нужно отметить, что первые признаки дистрофии пациенты зачастую принимают за естественные последствия травмы. Если после наложения гипса или перевязки рука сильно болит и отекает, к тому же становится горячей на ощупь, необходимо обратиться к врачу.
На 1–2 стадии болезнь успешно лечится, в дальнейшем лечить синдром Зудека гораздо труднее. Случаи выздоровления бывают, однако чаще всего больным грозит инвалидность.
Лечение
Успех терапии напрямую зависит от времени обращения за медицинской помощью. В большинстве случаев лечение проводится консервативными методами. Если они оказываются неэффективны, делают симпатэктомию – иссечение поврежденного нервного ствола, новокаиновые блокады (введение Новокаина в нерв), инфильтрационную анестезию.
Метод инфильтрационной анестезии подразумевает местное обезболивание, при котором ткани буквально пропитываются анестетиком, блокирующим нервные импульсы. В тяжелых случаях проводят артродез суставов, остеотомию лучевой кости.
В острой стадии больным назначаются обезболивающие препараты – Анальгин, Брал – и противовоспалительные средства – Диклофенак, Кетанов, Кеторол. Применяются также сосудорасширяющие лекарства, миорелаксанты, витамины группы В и анаболические гормоны.
Прием анаболиков позволяет ускорить срастание перелома и нарастить мышечную массу, что в конечном итоге существенно улучшает самочувствие пациента. В некоторых случаях требуется консультация психотерапевта, успокоительные и стероидные средства.
Читайте также:
При сильных болях выписывают Кеторол в таблетках или инъекциях. В качестве дополнения можно применять гель Кеторол для наружного использования. На первой стадии заболевания обычно достаточно снять воспаление боль, а также скорректировать фиксирующую повязку. Лечение второй стадии проводится, как правило, с помощью спазмолитиков и сосудорасширяющих препаратов – Папаверина, Трентала, Дротаверина и Кавинтона.
Снижение мышечного тонуса спазмолитиками способствует стиханию болевого синдрома и восстановлению нормальной подвижности. Самым доступным и недорогим лекарством из этой группы является Дротаверин, который обладает пролонгированным действием. Он выпускается в таблетках и растворе для инъекций.
Для расслабления скелетной мускулатуры назначают миорелаксанты – например, Метокарбомол. Препарат блокирует болевые импульсы, идущие с периферии в головной мозг. Схему приема определяет врач – если пациент принимает Метокарбамол в таблетках, то дозировка постепенно увеличивается. Начальная разовая доза составляет 1,5 г, через несколько дней ее повышают до 4–4,5 г. Кратность приема – 4 раза в день.
Метакарбамол может вводиться внутривенно и внутримышечно. В этом случае дозировка составит 1 г/3 раза в день. Курс лечения – 3 дня.
Справка: Метокарбамол может оказывать влияние на скорость реакций. Это следует учесть людям, работа которых требует концентрации внимания.
Тималин рекомендован к применению при серьезных повреждениях, к которым относятся переломы, ожоги, обморожения и открытые раны.Для повышения костной плотности и ускорения сращивания костей врачи выписывают препараты кальция и витамина D – Кальцемин, Кальцетрин, Кальций D3 никомед, рыбий жир и пр. Чтобы восстановить внутриклеточный обмен и активизировать иммунитет, назначают иммуномодуляторы. Чаще всего это Тималин, который используется для внутримышечных уколов. Курс лечения данным препаратом может составлять от трех до десяти дней.
После снятия острых симптомов пациент направляется на физиопроцедуры. Наиболее эффективны при синдроме Зудека крио- и рефлексотерапия, ультразвук и лазер. Важным этапом реабилитации являются лечебная гимнастика и массаж.
Народные рецепты
Лечение по народным рецептам будет эффективным только на ранних стадиях синдрома Зудека. При далеко зашедших дегенеративных изменениях травяные отвары, примочки и компрессы бесполезны. Кроме того, домашние средства не могут быть альтернативой медикаментозному лечению.
Для уменьшения болей и укрепления костей применяется зелень укропа и петрушки. Взять по одному пучку разной травы и добавить пол-литра теплой воды. Настаивать 3 часа, затем процедить и принимать по ½ стакана трижды в день до или после приема пищи. Курс лечения – до полугода. Настой долго не хранится, поэтому каждый день нужно готовить новый.
Луковый отвар делают так: неочищенный лук режут кольцами вместе с шелухой и обжаривают на растительном масле. После этого его кладут в кипящую воду и держат на медленном огне 15–20 минут. После получасового настаивания отвар отфильтровывают и пьют в течение дня. Курс лечения – месяц.
Прогноз и профилактика
Прогноз синдрома Зудека благоприятный лишь на 1–2 стадиях, когда изменения в тканях являются обратимыми. Лечение обычно занимает около полугода – именно столько времени развивается дистрофия. В период терапии и реабилитации основная задача врача – восстановление и сохранение функции конечности.
Необходимо добиться того, чтобы кисть и пальцы двигались так же, как до повреждения, а патологический процесс не распространялся выше по руке. Если пациент обратился к врачу в самом начале патологии, то для восстановления может потребоваться от 6 до 12 месяцев.
При развитии синдрома Зудека кость в месте повреждения истощается, ее структура становится менее плотной и уязвимой для спонтанных переломов.3 стадия атрофии характеризуется значительной скованностью в лучезапястном суставе, искажением формы руки и повышенной хрупкостью костей. Человек уже не может выполнять элементарные действия и не справляется со своими профессиональными обязанностями. На 3-ей стадия дистрофии Зудека, как правило, дают 2 группу инвалидности.
Специальных профилактических мер, направленных на предупреждение нейродистрофического синдрома, не существует. Невозможно предугадать, когда случится травма, и какая часть тела при этом пострадает. Однако если перелом все же произошел, то после наложения гипса нужно обращать внимание на признаки воспаления. Если рука отекла и покраснела, сильно болит, то следует незамедлительно сообщить об этом врачу.
В период реабилитации, когда гипс уже снят, не рекомендуется форсировать события, и преждевременно нагружать руку. Двигательная способность восстанавливается постепенно, а резкие и активные движения способны спровоцировать осложнения.
Во время заживления перелома руку нужно днем закреплять так, чтобы кисть была на уровне груди. Ночью конечности рекомендуется придавать приподнятое положение, подложив под руку подушку или валик.
Таким образом, благоприятный исход нейродистрофического синдрома Зудека во многом зависит от действий самого пострадавшего. Важную роль играет и профессионализм врача, который занимается лечением травмы. В результате совместных усилий есть все шансы добиться полного выздоровления и сохранить работоспособность руки. Будьте здоровы!
Лфк при переломе запястья руки синдром зудека
Перелом пальца кисти – частая патология, с которой регулярно сталкиваются врачи травматологи. Короткие трубчатые кости, из которых состоят фаланги пальцев, имеют довольно хрупкое строение и подвержены травматизации.
К счастью, патологию легко заподозрить и несложно лечить. Главное – не тянуть с обращением к специалисту, чтобы перелом пальца не осложнился тяжелыми сопутствующими состояниями.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…Причины
Кисть человека состоит из трех отделов. Ближе к предплечью располагается запястье, образованное восемью небольшими губчатыми косточками. Средний отдел кисти – пястные кости в количестве 5, которые направляются от запястья к проксимальным фалангам пальцев.
Наконец, непосредственно пальцы состоят из костей, называемых фалангами. Каждый палец, кроме большого, имеет 3 фаланги: проксимальную (ближе к основанию ладони), среднюю и дистальную (ногтевую). Большой палец состоит из двух фаланг.
Все повреждения делятся по причине возникновения на 2 группы:
- Травматические: в этом случае одна из фаланг пальцев теряет свою целостность вследствие травмы – падения, удара, другого сверхсильного воздействия на костную ткань. Нередко перелом пальцев возникает после драки или дорожно-транспортного происшествия.
- Патологические: при таком механизме повреждению кости предшествует заболевание костной ткани, приводящее к повышению её хрупкости. Патологические переломы нередко связаны с опухолевыми новообразованиями, гнойными заболеваниями костей.
Промежуточное положение занимает перелом вследствие остеопороза. При снижении минеральной плотности кости фаланги пальцев становятся более восприимчивыми к травмам. Даже при воздействии силы небольшой амплитуды, возникает серьезное повреждение костей с развитием перелома.
Классификация
Для создания единой терминологии, удобства в диагностике и лечении разработана классификация травм пальцев кисти.
По локализации выделяют:
- Перелом мизинца на руке.
- Перелом бе
Синдром Зудека после перелома лучевой кости: формирование и лечение
По информации, доступной для прочтения в Википедии, синдром или атрофия Зудека – болевой синдром, возникающий после травмы конечностей, сопровождающийся длительными вазомоторными, трофическими нарушениями и остеопорозом. Наличие такого явления у пациентов, перенесших переломы, ушибы рук или ног, наблюдается довольно часто. Процесс изменение тканей – костной, мышечной, нервной и кожных покровов – в итоге приводит к дистрофии конечности, частичному или полному нарушению её функций. Синдром Зудека не является самостоятельной болезнью, по существующей медицинской классификации относится к осложнениям, развивающимся вследствие травмы.
Причины возникновения синдрома
Если при переломе костей рук или ног пациент обращается в медицинское учреждение, затем получает качественное, адекватное лечение, болезнь Зудека у него с большой вероятностью развиваться не будет. После завершения всех видов терапии у больного восстанавливаются все временно утраченные функции, он возвращается к полноценной жизни.
События развиваются по другому «сценарию», если человек с явными признаками повреждения в области лучезапястья, плечевой кости или нижней конечности не обратится за профессиональной помощью в клинику, а займется самолечением. Описываемый синдром может диагностироваться, если:
- поставлен некорректный диагноз, при котором перелом классифицируется как трещина, растяжение связок или сильный ушиб тканей;
- в случаях неправильной фиксации поврежденного места;
- при наложении излишне тугой повязки, способствующей процессу сдавливания тканей, их отеку, онемению;
- при самостоятельном снятии гипса, которое происходит ранее рекомендованного врачом срока;
- гипс носится сверх рекомендованного срока;
- происходит излишнее напряжение конечности, переход на активный двигательный режим в период реабилитации после травмы;
- применялись непрофессиональные действия при осуществлении физиотерапевтических процедур.
Диагноз может быть поставлен в других случаях. Он является спутником некоторых патологий, связанных с нарушением гормонального баланса, работы нервной системы, развивается при наличии злокачественных новообразований.
Синдром Зудека после перелома лучевой кости развивается намного чаще, чем при аналогичной травме ноги или руки в плечевом суставе.
Классификация и клиническая картина
Развитие симптома Зудека происходит за три выраженные стадии, каждой из которых присущи характерные изменения:
- Первая, или острая. В поврежденном месте появляется интенсивная боль жгучего свойства, наблюдается отечность тканей. Характерно покраснение участков кожи, их температура заметно повышается по сравнению с близлежащими, не измененными кожными покровами. Пациент замечает явные признаки снижения подвижности суставов. Болевые проявления плохо поддаются коррекции, если больной принимает болеутоляющие препараты. На фото заметны отличия между здоровой и поврежденной конечностью.
- Вторая, дистрофическая. Период характеризуется как «разгар» патологии. У пациента наблюдаются признаки дистрофического процесса, при котором происходит увеличение тонуса капилляров и более крупных сосудов, застой крови в них, образование тромбов. Такие явления становятся причиной сильных отеков и появления багрового, с заметой синевой, цвета кожи. Подвижность суставов сильно ограничена. Начинается мышечная атрофия, изменению подвергается костная ткань.
- Третья, или атрофическая. Патология Зудека приобретает хроническое течение. Для процесса характерны изменения структуры костной ткани (её «разрежение», диагностируется остеопороз разных типов), атрофические процессы в мышцах, коже. Сустав значительно, а иногда и полностью утрачивает двигательную способность.
Методы терапии
Синдром Зудека требует лечения. Оно будет эффективным на первых двух этапах его развития, третья стадия процесса, сопровождаемая явной атрофией поврежденных тканей, во многих случаях не поддается терапии. Оперативно подтвердить диагноз позволяет обращение за помощью к врачу-невропатологу или травматологу, который назначает проведение исследований – лабораторных анализов, рентгенографии конечности, обследование зоны с патологическим процессом с помощью тепловизора, УЗИ кровеносных сосудов.
Лечить пациента с синдромом Зудека требуется комплексно, одновременно использовать медикаментозный метод, физиотерапию, элементы ЛФК.
Использование лекарств
Начало лечения сопровождается фиксацией конечности, длительность её иммобилизации обычно составляет не менее 14-ти дней. К больному месту врачи советуют периодически и регулярно прикладывать холод, размещать руку или ногу на определенной высоте по отношению к телу.
Для снятия болевых проявлений назначают препараты спазмолитического действия – «Диклофенак», «Кетанов», «Кеторол», «Анальгин». Для недопущения развития атрофических процессов показан прием средств, способных уменьшить образование тромбов («Декстран»), для сохранения нормальной циркуляции крови – «Пентоксифиллин». Для восстановления иннервации в поврежденных участках требуется лечение с использование средств из лекарственных групп – вазодилататоры, блокаторы холинэстеразы. Как средство поддерживающей терапии врач назначает витамины группы В, биологически активные вещества.
Дополнительным является лечение с использованием народных средств. Применение каждого согласовывается с врачом. Традиционно используют отвары и настои для наружного и внутреннего применения из растительного сырья (ромашки, березовых почек, зверобоя, донника, окопника). Рекомендуются компрессы на основе мумие и других компонентов.
Физиотерапия и лечебная гимнастика
Видимый лечебный результат при диагнозе синдром Зудека наблюдается в результате проведения физиопроцедур. Больному назначают:
- иглоукалывание;
- ультразвуковое лечение;
- криопроцедуры;
- стимуляцию сосудов озокеритом;
- магнитотерапию;
- электрофорез;
- фототерапию;
- дарсонвализацию;
- курсы лечебного массажа.
Каждая из перечисленных манипуляций способна улучшить состояние поврежденных тканей, стимулировать процессы регенерации в них, значительно уменьшить проявления болевых симптомов. Такие достижения позволяют перейти к следующему этапу терапии – гимнастике. Для каждого пациента индивидуально подбираются упражнения в зависимости от части тела, где произошел перелом или другое повреждение – кисти, лучевой или плечевой кости, нижней конечности. Лечебная физкультура проводится сначала под контролем инструктора, затем пациент может продолжить занятия в домашних условиях.
Последствия и прогноз
Синдром Зудека эффективно лечится при его выявлении на ранних стадиях. Главной задачей комплекса лечебных мероприятий становится достижение результата – сохранение или восстановление в максимально возможной степени двигательной активности поврежденного сустава, недопущение процесса атрофирования и разрушения структуры окружающих его тканей.
В большинстве клинических случаях полное развитие синдрома происходит в течение полугода, поэтому больному требуется настроиться на длительное, насыщенное разноплановыми медицинскими процедурами лечение. Позитивный прогноз возможен, если терапия началась в тот период, когда не произошли значительные патологические процессы.
Лечение, начатое на 3-й стадии синдрома Зудека, не приносит заметных результатов. У больного наблюдается утрата подвижности суставов, его конечность становится полностью обездвиженной, в ней разрушаются ткани, что приводит к видимым уменьшениям её размера. Выполнять обычные действия для пациента становится невозможным, он утрачивает трудоспособность.
Профилактические меры
В повседневной жизни каждого из нас существует множество опасных факторов, усиливающих вероятность получения травм различной степени тяжести. Современная медицина не выработала действенных мер профилактики, способных не допустить развитие синдрома Зудека. Логичным будет утверждение, что главный способ защиты от него – максимальная ежедневная осторожность и бдительность.
Если несчастный случай произошел, требуется незамедлительно обратиться в медицинское учреждение. Профессиональные действия врачей-травматологов при лечении переломов, ушибов, растяжений являются важным гарантом недопущения тяжелых последствий. В случаях развития признаков симптома требуется дополнительная диагностика и лечение.
Загрузка…
15 лучших упражнений для укрепления запястья для уменьшения боли и травм
Упражнения и растяжки для запястий отлично подходят для укрепления запястий. Они полезны для людей, у которых есть травма или перелом запястья, боль в запястье или синдром запястного канала, а также для тех, кто хочет поднимать тяжести в тренажерном зале. Вот 15 упражнений для запястий, которые помогут уменьшить боль, улучшить диапазон движений и укрепить сгибатели и разгибатели запястья. Прокрутить вниз.
15 Упражнения на запястье и растяжка
ПРИМЕЧАНИЕ: Выполняйте эти упражнения после восстановления под наблюдением квалифицированного физиотерапевта.
1. Круги запястья
Мишень – Сгибатели, разгибатели, пронаторы и супинаторы запястья.
Как делать круги на запястье
- Сядьте или встаньте, выпрямите позвоночник, закиньте плечи назад и смотрите вперед.
- Вытяните руки вперед на уровне плеч и сожмите каждую ладонь в кулак.
- Удерживая локти неподвижно, поверните запястья влево, согните их вверх, поверните вправо, а затем согните вниз. Повторить 10 раз.
- Измените направление и повторите 10 раз.
подходов и повторений
3 подхода по 10 повторений в каждом направлении
2. Сгибание запястий с гантелями
Цель – Сгибатели, разгибатели, пронаторы, супинаторы и плечевые мышцы запястья.
Как выполнять сгибание запястий с гантелями
- Сядьте на скамью или стул и расставьте ноги на ширине плеч. Возьмите по гантели в каждую руку и положите предплечья на бедра так, чтобы ладони смотрели вверх. Не кладите запястья на колени.Это исходное положение.
- Держа предплечья неподвижно, согните к ним запястья. Задержитесь в этой позе на мгновение.
- Медленно вытяните запястья назад и вниз по направлению к полу.
подходов и повторений
3 подхода по 10 повторений
Совет: Не используйте тяжелые веса, если вы новичок или у вас травма запястья. При необходимости используйте подставку для запястья.
3. Сгибание рук в обратном направлении с гантелями
Цель – Сгибатели, разгибатели, пронаторы и супинаторы запястья.
Как выполнять обратное сгибание запястий с гантелями
- Сядьте на скамью или стул и держите ноги на ширине плеч. В правую руку возьмите гантель. Положите правое предплечье на правое бедро ладонью вниз. Не кладите запястье на колено. Для поддержки положите левую ладонь на левое колено. Это исходное положение.
- Удерживая предплечье неподвижно, медленно согните ладонь вверх и по направлению к телу. Задержитесь в этой позе на мгновение.
- Медленно опустите правую руку вниз, указывая на пол.
подходов и повторений
3 подхода по 10 повторений каждой рукой
4. Упражнение на сгибание запястья с эспандером
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на сгибание запястья с эластичным браслетом
- Сядьте на стул, оберните эластичный браслет вокруг правой ладони и наступите на другой конец браслета правой ногой. Положите правый локоть на правое бедро ладонью вверх. Это исходное положение.
- Опустите кулак к полу. Задержитесь в этой позе на секунду.
- Согните запястье к телу.
- Сделайте это 10 раз.
- Оберните ленту сопротивления вокруг левой руки и повторите это действие.
подходов и повторений
2 подхода по 10 повторений каждой рукой
5. Упражнение на разгибатели запястья с эспандером
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на разгибатель запястья с эспандером
- Сядьте на стул, возьмите в правую ладонь эластичный браслет и наступите на другой конец правой ногой.Положите правый локоть на правое бедро ладонью вниз. Это исходное положение.
- Согните кулак к телу. Задержитесь в этой позе на секунду.
- Вытяните запястье к полу.
- Сделайте это 10 раз, а затем возьмите ленту сопротивления в левую руку и повторите.
подходов и повторений
2 подхода по 10 повторений каждой рукой
6. Ролик для запястья с гантелью
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на запястье-валик с гантелью
- Держите гантель обеими руками. Ноги держите на ширине плеч, локти слегка согнуты, ладони обращены к телу.
- Согните левое запястье и вытяните правое запястье. При этом вы перекатите гантель внутрь. Сделайте это 10 раз.
- Изменить направление на противоположное. Вытяните левое запястье и согните правое запястье. Когда вы это сделаете, гантель откатится наружу. Сделайте это 10 раз.
подходов и повторений
2 подхода по 10 повторений в каждом направлении
7.Супинация и пронация сидя с гантелями
Мишень – Пронаторы и супинаторы запястья.
Как выполнять супинацию и пронацию сидя с гантелями
- Сядьте на стул рядом с обеденным или учебным столом. Возьмите гантель правой рукой и положите запястье на край стола ладонью вниз.
- Не двигая локтем, медленно поверните ладонь вверх к потолку. Задержитесь в этой позе на секунду.
- Медленно поверните ладонь к полу.
- Сделайте это 10 раз, а затем проделайте то же самое левой рукой.
подходов и повторений
2 подхода по 10 повторений каждой рукой
8. Радиальное и локтевое отклонение гантелей
Цель – Локтевой сгибатель и разгибатель запястья и лучевой сгибатель и разгибатель запястья.
Как выполнять радиальное и локтевое отклонение гантелей
- Сядьте или встаньте и возьмите гантель в правой руке, как если бы вы выполняли сгибания рук с молоточком. Держите руку вытянутой на уровне плеч, а левую руку – на левом бедре.
- Не сгибая локтя, согните запястье вверх по направлению к телу. Задержитесь в этой позе на секунду.
- Медленно опустите запястье так, чтобы суставы пальцев смотрели в потолок.
- Сделайте это 10 раз.
- Повторить левой рукой.
подходов и повторений
2 подхода по 10 повторений каждой рукой
9. Упражнение на сгибание запястья в обратном направлении со штангой
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на сгибание запястий в обратном направлении со штангой
- Сядьте на скамью и возьмите штангу в руки.Ладони должны быть обращены вверх, плечи закатаны назад, а ноги на ширине плеч. Положите предплечья на бедра. Это исходное положение.
- Не перекатывая штангу, вытяните запястья вниз, к полу. Задержитесь в этой позе на секунду.
- Согните запястье вверх по направлению к телу.
- Сделайте это 10 раз, чтобы собрать набор.
подходов и повторений
3 подхода по 10 повторений
10. Упражнение на запястье с теннисным мячом
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнения для запястья с теннисным мячом
- Возьмите теннисный мяч правой рукой и положите правое предплечье на стол.
- Сожмите теннисный мяч и сосчитайте до 5.
- Отпустите.
- Сделайте это 10 раз и повторите левой рукой.
подходов и повторений
3 подхода по 10 повторений
11. Укрепляющая растяжка запястья
Цель – Сгибатели и разгибатели запястья.
Как выполнять растяжку для укрепления запястья
- Встаньте на колени и сядьте на пятки.Вытяните обе руки перед собой и убедитесь, что они находятся на ширине плеч. Согните ладони так, чтобы кончики пальцев указывали на пол.
- Удерживая запястья согнутыми, положите ладони на пол. Слегка надавите и удерживайте в этой позе 30 секунд. Вы можете сжать ладони в кулак и отпустить их, удерживая эту позу.
- Отпустите удержание через 30 секунд. Вытяните запястья и поверните ладони вниз.
- Положите ладони на пол и удерживайте в этой позе 30 секунд.
- Отпустите и встряхните руки.
подходов и повторений
2 подхода по 30 секунд для каждой руки
12. Упражнение на сжатие с помощью пластины для укрепления запястья
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение на сжатие с пластиной для укрепления запястья
- Сядьте на скамью. Ноги держите на ширине плеч. Положите предплечья на бедра.
- Удерживайте грузовую платформу указательным, средним и большим пальцами каждой руки.
- Сожмите весовую плиту пальцем на 10 секунд, а затем отпустите.
- Повтор.
подходов и повторений
3 подхода по 3 повторения
13. Упражнение на усиление хватом запястья
Цель – Сгибатели и разгибатели запястья.
Как выполнять упражнение по усилению захвата запястья
- Для этого вам понадобится инструмент для захвата кисти (как показано на рисунке).
- Возьмите инструмент и сожмите его.
- Отпустите и снова сожмите.
- Проделайте то же самое другой рукой.
подходов и повторений
2 подхода по 10 повторений
14. Упражнение для запястий с замазкой
.Боль в предплечье: причины, упражнения и растяжения
Если вы купите что-то по ссылке на этой странице, мы можем заработать небольшую комиссию. Как это работает.
Предплечья являются неотъемлемой частью движений кисти и руки, поэтому боль в этой области может сильно мешать повседневной жизни. Боль в предплечье может возникать по разным причинам, каждая из которых требует особого подхода к лечению.
Предплечья состоят из лучевой и локтевой костей, которые охватывают длину предплечья и пересекаются в лучезапястном суставе.Расположение означает, что предплечье по своей сути участвует в ряде повседневных движений руки или кисти.
В результате травма или дискомфорт в предплечье могут сильно повлиять на подвижность и помешать повседневной деятельности. Например, боль в предплечье может затруднить набор текста на клавиатуре или удержание предмета рукой.
Краткие сведения о боли в предплечье:
- Предплечье – это область между запястьем и локтем руки.
- В большинстве случаев человек может справиться с болью в предплечье отдыхом и структурированной деятельностью.
- Некоторые группы людей могут подвергаться особенно высокому риску возникновения боли в предплечье.
Предплечье содержит несколько поверхностных, непосредственных и глубоких мышц.
Как и большинство частей тела, его структуры связаны сухожилиями и связками.
Боль в предплечье может возникать по разным причинам, включая:
- Травма : острая травма, например падение, может вызвать перелом одной из костей предплечья или повреждение связок и сухожилий
- Чрезмерное использование : Некоторые виды спорта, такие как теннис и некоторые виды тяжелой атлетики, оказывают сильное давление на мышцы предплечья и могут вызывать их напряжение.Чрезмерное использование компьютеров также может вызвать растяжение мышц предплечья, известное как травма от повторяющихся напряжений (RSI). Боли, вызванные RSI, становятся все более распространенными на рабочем месте, учитывая рост компьютерного труда.
- Зажатие нерва : сдавливание нервов может вызвать боль, онемение или покалывание в пораженной области и вокруг нее. Зажатие нерва может быть вызвано целым рядом различных синдромов, поражающих предплечье. Наиболее частым из них является синдром запястного канала.
- Артрит : Артрит может возникнуть в запястье или локте, вызывая тупую боль в предплечье.
- Основное заболевание : Определенные заболевания, например стенокардия, могут вызывать боль в предплечье.
Тип боли может варьироваться в зависимости от причины. Например, защемление нерва может вызвать стреляющую боль, тогда как артрит локтя может вызвать тупую боль в предплечье. Травмы от чрезмерного использования, такие как RSI, могут вызывать оба типа боли.
Тип лечения будет зависеть от причины боли в предплечье и ее степени тяжести.
Домашнее лечение
В случае травмы, такой как повреждение сухожилия, ущемление нерва или чрезмерное использование, человек обычно может проводить лечение дома, используя следующие методы:
- Отдых : поможет снижение активности, затрагивающей предплечье. поврежденное сухожилие, связку, мышцу, кость или нерв для восстановления. Человеку следует периодически отдыхать, а не оставаться в бездействии в течение длительного периода времени. Тем не менее, человеку с болями в предплечье, связанными со спортом, следует избегать занятий спортом до полного исчезновения боли.
- Обезболивающие : Человек может принимать ибупрофен или другие противовоспалительные препараты для снятия боли. Ибупрофен можно купить без рецепта или в Интернете.
- Иммобилизация : В случаях, когда движение очень болезненно, человеку может потребоваться шина или повязка, чтобы ограничить движение и минимизировать боль.
- Горячая или холодная терапия : Использование пакета со льдом может помочь уменьшить воспаление и боль. Человек может также попробовать тепловую терапию после того, как спадет отек, что также уменьшит боль.Продукты для горячей и холодной терапии доступны для покупки в Интернете, в том числе грелки и холодные компрессы.
Лечение часто сопровождается упражнениями и растяжками, предназначенными для медленной реабилитации и укрепления предплечья. Однако человек должен начинать делать упражнения или растяжку только после консультации с врачом, чтобы не усугубить травму.
Разгибание запястья
Поделиться в PinterestУпражнение на разгибание запястья может быть рекомендовано для облегчения боли в предплечье.Это упражнение помогает растянуть мышцы предплечья:
- Стоя прямо, вытяните травмированную руку перед собой так, чтобы ладонь была параллельна полу.
- Противоположной рукой потяните запястье к телу.
- Потяните запястье назад, пока не почувствуете растяжение в предплечье, но не почувствуете боли.
- Удерживайте это положение в течение 20 секунд.
Разгибание локтя
Растяжение мышцы пронатора может помочь улучшить гибкость и уменьшить боль в предплечье:
- Сидя прямо, поместите локоть на стол или подлокотник стула.
- Другой рукой осторожно прижмите предплечье к столу или полу.
- При ощущении растяжения, но без боли, задержитесь в этом положении на 15 секунд.
Вращение запястий
Это упражнение может помочь улучшить кровообращение в предплечье и согнуть запястья:
- Вытяните руки перед собой, расположив руки на уровне плеч.
- Сожмите кулаки и вращайте каждое запястье по часовой стрелке, затем против часовой стрелки круговыми движениями.
- Выполнить по 10 повторений в каждую сторону.
Упражнения для наращивания силы
На более поздних этапах реабилитации может быть полезно пойти в тренажерный зал и использовать такое оборудование, как кабельные тренажеры, легкие гантели или ленты для упражнений.Упражнения для наращивания силы, такие как сгибания запястий или обратные сгибания рук, могут помочь укрепить силу предплечья, помогая предотвратить повторение боли в предплечье.
Физических упражнений не всегда достаточно, и некоторым людям могут потребоваться противовоспалительные препараты для уменьшения боли. Иногда, когда боль вызвана защемлением нервов или другими травмами, может потребоваться операция.
Человек может принять основные меры предосторожности, чтобы предотвратить возникновение боли в предплечье, например:
- Избегать действий, которые создают чрезмерную нагрузку на предплечье, таких как теннис или определенные виды тяжелой атлетики.
- Регулярные перерывы в работе за компьютером и использование эргономичной клавиатуры в работе.
- Укрепление предплечья и увеличение силы хвата с помощью силовых тренировок.
Боль в предплечье может мешать повседневному функционированию, но большинство людей может справиться с ней за счет тщательного баланса отдыха и структурированной активности. Также относительно легко предотвратить возникновение боли в предплечье, применив некоторые простые приспособления, такие как использование эргономичной клавиатуры на работе и регулярные перерывы для набора текста.
Однако постоянные случаи боли в предплечье могут указывать на артрит или основное заболевание, требующее дальнейшей медицинской помощи.
.Синдром запястного канала: причины, симптомы и лечение
Синдром запястного канала – болезненное, прогрессирующее состояние, которое возникает при сдавливании срединного нерва запястья.
Также известное как защемление срединного нерва или сжатие срединного нерва, это может произойти, когда нерв отекает, сухожилия воспаляются или что-то вызывает опухоль в запястном канале.
Симптомы включают покалывание, жжение или зуд и онемение ладони и пальцев рук, особенно большого и указательного пальцев.
Национальный институт неврологических расстройств и инсульта (NINDS) описывает синдром запястного канала (CTS) как «наиболее распространенную и широко известную из невропатий защемления, при которой периферические нервы тела сдавлены или травмированы».
CTS поражает от 3 до 6 процентов взрослого населения США. Обычно он развивается в возрасте от 45 до 64 лет, и его распространенность увеличивается с возрастом. Он может появиться на одном или обоих запястьях. Это чаще встречается у женщин, чем у мужчин.
Без лечения CTS может оказать негативное влияние на качество жизни человека. В конце концов, срединный нерв может серьезно повредиться, и может возникнуть постоянное онемение пальцев и постоянная слабость в мышцах, которые иннервируются срединным нервом.
Это часто связано с использованием компьютеров, но отчеты относятся к 1800-м годам. Хирургам-ортопедам он был знаком еще до широкого использования компьютеров.
Синдром запястного канала вызывает дискомфорт в руке и в предплечье.Симптомы имеют тенденцию к постепенному развитию с течением времени.
Первые симптомы часто появляются ночью или при пробуждении утром. При пробуждении пациенты могут чувствовать потребность «встряхнуть» руки. Дискомфорт может неоднократно будить их в течение ночи.
Три основных симптома, связанных с CTS:
Эти симптомы возникают на большом пальце и двух соседних пальцах, а также на половине безымянного пальца. Они могут распространяться на остальную часть кисти и предплечье.
По мере прогрессирования состояния симптомы могут сохраняться в течение дня. Человек может потерять силу захвата, ему будет сложнее сжать кулак или схватить мелкие предметы. Открытие бутылки содовой, нажатие кнопок или набор текста на клавиатуре могут стать проблемой.
Если не лечить, мышцы у основания большого пальца могут ослабнуть, и человек больше не сможет отличить горячее от холода большим и указательным пальцами.
Симптомы имеют тенденцию проявляться или ухудшаться после использования пораженной руки.Ощущение покалывания, жжения и боли может усилиться, если рука или кисть находятся в одном и том же положении в течение длительного времени.
Лечение направлено на облегчение симптомов и замедление прогрессирования CTS за счет снижения давления на срединный нерв.
Люди с легкими симптомами могут обнаружить, что их состояние улучшается без лечения в течение нескольких месяцев, особенно если они в возрасте 30 лет или младше или если СТС возникает во время беременности.
Советы по самопомощи
Следующие меры могут помочь уменьшить дискомфорт:
- Дайте отдых руке и запястью: чем больше отдыхают рука и запястье, тем больше вероятность облегчения симптомов.
- Холодный компресс: При обострении проблемы может помочь пакет со льдом на запястье, но не следует прикладывать лед непосредственно к коже.
- Управление триггерами: если CTS возникает из-за повторяющихся движений рук, человек должен делать перерывы, чтобы рука и запястье успели отдохнуть и восстановиться.
- Трудотерапия: терапевт может научить человека выполнять повторяющиеся задачи по-разному.
- Шины для запястья: они удерживают запястье в одном положении и предотвращают его сгибание.Их можно носить во время сна, но также и в течение дня, если они не мешают повседневной деятельности. Шины для запястья можно приобрести в аптеке без рецепта. Врач или фармацевт может посоветовать лучший вариант.
Большинство пациентов с легкими симптомами, которые следуют этим стратегиям, заметят улучшение в течение 4 недель.
Лекарства
Врач может порекомендовать инъекции кортикостероидов для уменьшения воспаления. Обычно они вводятся путем инъекции непосредственно в канал запястья.Таблетки доступны, но они обычно менее эффективны. Сначала боль может усилиться, но через 2 дня она должна начать уменьшаться.
Если ответ хороший, но симптомы возвращаются через несколько месяцев, может быть рекомендована другая доза. Однако дальнейшее использование кортикостероидов не рекомендуется, поскольку могут возникнуть долгосрочные побочные эффекты.
Нестероидные противовоспалительные препараты (НПВП), такие как аспирин или ибупрофен, могут помочь облегчить кратковременную боль. Это может помочь только в том случае, если CTS вызвана основным воспалительным заболеванием, а не повторным использованием.
Другие методы лечения, которые могут помочь, включают упражнения и инъекции ботокса.
Исследование, опубликованное в журнале « Clinical Rehabilitation », обнаружило «убедительные доказательства эффективности местных и пероральных стероидов; умеренные доказательства того, что витамин B6 неэффективен, а шины эффективны, и ограниченные или противоречивые доказательства того, что НПВП, диуретики, йога, лазер и ультразвук эффективны, тогда как лечебная физкультура и инъекции ботулотоксина B неэффективны ».
Хирургия
В тяжелых случаях, когда лечение не было эффективным, а симптомы сохранялись не менее 6 месяцев, может потребоваться операция.
Операция по освобождению канала запястья, также называемая декомпрессией канала запястья, является амбулаторной процедурой. Не требует ночевки в больнице.
Операция заключается в разрезании связки запястья, которая является крышей запястного канала, для уменьшения давления на срединный нерв.
По оценкам клиники Кливленда, успешность операции по поводу CTS превышает 90 процентов, и проблема редко возвращается.
Как и при любой операции, всегда существует риск осложнений, включая инфекцию, послеоперационное кровотечение, повреждение нервов и рубцевание.
Самопроверка CTS включает легкое постукивание по запястью, чтобы проверить, не вызывает ли это ощущение покалывания или онемения в пальцах.
Другой тест – согнуть запястье или подержать его над головой в течение минуты. Если есть боль, онемение или покалывание, это может означать, что присутствует CTS.
Однако эти тесты не являются окончательными.
Врач первичной медико-санитарной помощи обычно может диагностировать CTS после того, как спросит о симптомах и осмотрит кисть и запястье на наличие признаков слабости в мышцах вокруг большого пальца.Они также оценят, насколько хорошо человек может использовать руку и запястье.
Ряд тестов может указать, есть ли у человека CTS.
Тест Тинеля или признак Тинеля : врач слегка постукивает по срединному нерву на запястье, чтобы увидеть, чувствует ли пациент онемение или покалывание в одном или нескольких пальцах.
Тест Фалена на сгибание запястья : Пациент прижимает тыльные стороны рук друг к другу, так что запястье сгибается. Если в течение одной минуты появляется покалывание или онемение, возможно, поврежден срединный нерв.
Исследование нервной проводимости : Электроды помещаются на кисть и запястье. Применяются небольшие удары током. Тест измеряет, насколько быстро нервы передают импульсы мышцам.
Электромиография : тонкая игла вводится в мышцу. Электрическая активность на экране может показать, есть ли повреждение срединного нерва, и если да, то насколько серьезно.
Анализы крови : Анализы крови могут выявить основное состояние, которое может быть связано с синдромом запястного канала, включая гипотиреоз, ревматоидный артрит, артрит или диабет.
Сканирование изображений : Рентгеновский снимок может показать, есть ли перелом или какое-либо другое заболевание, например ревматоидный артрит. Ультразвуковое сканирование позволяет проверить структуру срединного нерва. Исследования показали, что МРТ бесполезны при диагностике синдрома запястного канала.
Вот два упражнения, которые могут помочь уменьшить дискомфорт CTS:
1. Сожмите кулак тыльной стороной руки вниз. Поднимите пальцы вверх, пока они не будут указывать прямо к потолку.Повторите 5-10 раз.
2. Сожмите кулак. Раскройте руку и разведите пальцы, максимально вытягивая их. Повторите 5-10 раз.
Однако неясно, действительно ли упражнения приносят пользу.
Запястный канал, также известный как канал запястья, представляет собой узкий жесткий проход костей и связок в основании кисти. Срединный нерв и сухожилия также находятся в канале запястья.
Канал запястья иногда может сужаться из-за раздражения и воспаления сухожилий или из-за того, что какой-то другой отек оказывает давление на срединный нерв.
Ощущения ладони, большого пальца и трех других пальцев контролируются срединным нервом. Срединный нерв также контролирует мышцу, которая проводит через ладонь к мизинцу. Он не контролирует мизинец.
Давление на этот нерв может привести к боли, онемению и слабости в руке и запястье, и это может вызвать боль, распространяющуюся вверх по руке и даже к плечу.
CTS может развиваться по разным причинам. Однако это более вероятно, если человек часто использует крайние движения запястья, если он подвергается вибрации и если он неоднократно использует свои пальцы, например, при наборе текста.
Иногда очевидной причины нет.
Наиболее частыми причинами считаются:
- повторяющиеся маневры
- многократное использование вибрирующих ручных инструментов
- рабочее напряжение
- беременность, например, из-за отека или задержки жидкости
- воспалительные, дегенеративные и ревматоидные артрит
- гипотиреоз или недостаточная активность щитовидной железы
- диабет
- травма, например вывих или перелом запястья
- структурные проблемы в лучезапястном суставе
- поражения запястья
- киста или опухоль в запястном канале
- гиперактивность гипофиза
- любой вид опухоли или воспаления вокруг сухожилий
Исследования и возможные факторы риска
Исследователи обнаружили, что предыдущий перелом запястья и использование инсулина, метформина и сульфонилмочевины связаны с более высокой вероятностью CTS.Курение, заместительная гормональная терапия (ЗГТ), комбинированные пероральные противозачаточные таблетки и пероральные кортикостероиды, по-видимому, не связаны с более высоким риском СТС.
Одно исследование показало, что ожирение в сочетании с квадратной формой запястья может увеличить вероятность развития CTS. Однако команда пришла к выводу, что причиной, вероятно, было не ожирение, потому что, когда участники с ожирением теряли вес, они продолжали иметь CTS.
Та же команда пришла к выводу в другом исследовании, что возраст женщин в период менопаузы может быть фактором, и что гормоны, связанные с беременностью, могут увеличивать риск СТС у женщин во время менопаузы.
Женщины в постменопаузе, которые принимают препараты ингибиторов ароматазы для лечения рака груди, часто испытывают СТС.
Помимо производственных факторов, основным риском развития CTS является воспалительный артрит, но гипотиреоз и диабет, по-видимому, также увеличивают вероятность его развития, согласно исследованию, опубликованному в журнале Journal of General Internal Medicine .
Национальный институт неврологических расстройств и инсульта (NINDS) сообщает, что CTS в три раза чаще встречается у людей, работающих на сборочных операциях, чем у персонала, занимающегося вводом данных.
Канадский центр охраны труда и техники безопасности (CCOHS) перечисляет следующие профессии как факторы риска для CTS:
Поделиться на Pinterest CTS связана с повторяющимися движениями рук, но нет никаких доказательств того, что использование компьютера является важным фактором.
- фермеров, и особенно тех, кто доит коров
- рабочих, использующих пневматические ручные инструменты
- рабочих сборочного конвейера, обрабатывающих предметы на конвейерной ленте
- кассиры на кассе, использующие лазерные сканеры
- рабочие, фермеры или механики, которые носят плотные перчатки
- садовники, прополка вручную
- слесари, поворачивающие ключи
- механики, использующие отвертки и нажимающие трещотки
- музыканты, использующие лук вместо струнного инструмента
- офисные работники, использующие мышь и клавиатуру
- маляры, неоднократно использующие спрей gun
- Работники птицеводства или мясопереработки, которые обрезают и обваливают кости
- Рабочие конюшни, маляры и плотники, вдавливающие инструменты в ладонь
Повторяющиеся движения, связанные с такими видами деятельности, как вязание, также могут увеличить риск.
Меры по снижению риска развития CTS включают:
- не сжимать слишком сильно при выполнении ручных задач
- не чрезмерно сгибать запястье, например, полностью вниз или вверх
- спать и работать с прямыми запястьями
- предотвращение повторяющихся сгибаний и разгибаний запястий
- поддержание правильной осанки для предотвращения чрезмерной нагрузки на запястья и руки
- изменение конструкции рабочей станции с целью уменьшения неестественных и неудобных положений запястий
- отдых и частые перерывы при выполнении рутинных задач для защиты от травм долгосрочные эффекты
- держать руки в тепле с помощью перчаток в холодной среде, так как холодные руки могут увеличить риск развития CTS
- при лечении любых основных состояний, например, установление хорошего контроля уровня глюкозы для предотвращения осложнений диабета
По данным Национальной медицинской библиотеки, существует нет доказательств того, что использование компьютера увеличивает риск CTS, но эргономичные клавиатуры с приподнятой и изогнутой клавиатурой могут снизить нагрузку, помогая держать руки в нейтральном положении.
Некоторые люди рекомендуют упражнения для движения рук, в том числе йогу, и массаж, но исследования не подтвердили их эффективность.
.7 упражнений при синдроме торакального выхода
17 дек. 7 упражнений при синдроме торакального выхода
Автор: Араш Рекс Магсуди PT, DPT, CSCSСиндром торакального выхода (TOS) – очень распространенный диагноз, которым страдают примерно 8% населения. Боль при TOS часто проявляется в любом месте между шеей, лицом, затылочной областью или в груди, плече, с парестезией в верхней конечности.Как и при всех других синдромах, этот диагноз включает в себя множество признаков и симптомов и не говорит нам о конкретном генераторе боли. TOS можно разделить на нейрогенные TOS (95-98% случаев согласно Davidovic et al. 2003) и TOS сосудов. Из сосудистых может быть либо артериальная TOS, либо венозная TOS. Несмотря на этот расплывчатый диагноз, в этой статье будут продемонстрированы 7 упражнений, которые помогут победить TOS.
Что может вызвать TOS?
– Опускание передней грудной стенки
– Опущенные плечи
– Гипертрофия лестничных мышц
– Согнутая вперед шея
– Повторяющиеся стрессовые травмы (долгое сидение за клавиатурой)Врожденные аномалии включают:
– Удлиненный поперечный отросток C7
– Шейные ребра
– Увеличенные лестничные мышцы (ХОБЛ, бодибилдеры)
– Цервикодорсальный сколиоз
– Врожденная приподнятая лопаткаВозможных участков сжатия:
- Межкаленовый треугольник: между передней и средней лестничными клетками.
- Реберно-ключичное пространство: между ключицей и первым ребром.
- Subcoracoid or Sub-pectoralis minor пространство: под коракоидным отростком и под сухожилием малой грудной мышцы. Здесь показаны все 3 места потенциального сжатия.
7 моих любимых упражнений для TOS
Раздвижные полосы
- КАК: Начните это упражнение прямо. Удерживая каждый конец ленты с желаемым сопротивлением, затем расправьте ленту.Сосредоточьтесь на том, чтобы начинать это движение лопаткой / лопатками, а затем плечи.
- ЧУВСТВИТЕЛЬНОСТЬ: Вы должны почувствовать работу плеч.
- КОМПЕНСАЦИЯ: Избегайте выгибания спины и пожимания плеча, которое поднимает вверх.
- Выполните 2 × 15 повторений.
Ищете программу для плеч? Проверить этот бесплатный плейлист, который мы создали?
Укрепление шеи
- Для этого упражнения начните с подтяжки подбородка, это можно сделать, сделав двойной подбородок.
- Когда обнаружите, приложите умеренное сопротивление ко лбу рукой и удерживайте в течение пяти секунд. Затем приложите сопротивление к каждой стороне головы в течение 5 секунд, сохраняя при этом подбородок.
- Выполните это всего 5 раундов
Пек Стрейч
- Это может помочь открыть пространство под субкоракоидным или малым субгрудным пространством, которое часто является виновником появления симптомов TOS.
- Выполнять 2 раза по 30 секунд.
Пенный валик для грудного отдела позвоночника
- Поместите валик из поролона перпендикулярно позвоночнику. Держась за палку / трубу, поднимите руки как можно дальше назад, пытаясь коснуться пола. Это движение очень похоже на настенного ангела.
- Сделайте несколько повторений на каждом сегменте, а затем переходите к следующему. Не позволяйте ягодицам оторваться от пола или раздуться ребрам, это обычно происходит из-за компенсации за счет нижней части спины!
- Более агрессивный способ выполнения этого упражнения – использование внешней нагрузки в виде веса, как показано здесь.Это сделает растяжку более пассивной и менее активной. Жесткий грудной отдел позвоночника может способствовать возникновению проблем по кинетической цепи, ведущей к плечам / шее.
- Самостоятельная мобилизация грудного отдела позвоночника в течение 2 минут. Вы можете поддерживать голову руками, если чувствуете, что напрягаете шею.
Ремонт подвижности грудного отдела позвоночника
Подвижность грудного отдела позвоночника – это залог оптимального здоровья шеи, плеч и многого другого.Тем не менее, средний человек обязательно будет жестким и ограниченным в этой области и в остальной части спины! Мы можем винить рабочие места 21 века и образ жизни, но хорошо то, что грудной отдел позвоночника и средняя часть спины очень хорошо реагируют на правильную дозу упражнений. Если подвижность грудного отдела позвоночника ограничена и за это платит вся верхняя часть тела, эта программа поможет вам двигаться и чувствовать себя лучше! Узнать больше ЗДЕСЬ.
Отжимания от лопатки на четвероногих
- Это поможет нацелить мышцы на передней части лопатки, в первую очередь на переднюю зубчатую мышцу.
- Подобно полосатому вытягиванию, упражнения, которые помогают укрепить лопатку, очень полезны для людей с TOS, пока вы находитесь ниже порога симптомов. Когда мышцы лопатки не работают в синергии, такие мышцы, как чешуйчатые и грудные мышцы, часто чрезмерно используются, что может привести к синдрому состояния покоя.
- Обязательно держите шею в нейтральном положении, слегка приподняв подбородок для этого упражнения. Избегайте выгибания шеи.
- Выполнить 2 × 15 повторений
Растяжка шеи
Здесь есть две мобилизации.Одно для вашего первого ребра, второе для лестничных мышц. Это может помочь освободить пространство между реберно-ключичным или субкоракоидным пространством.
Плечевое сплетение (сеть нервов, идущих от позвоночника вниз по рукам) проходит непосредственно над 1-м ребром, поэтому, когда оно приподнято, вы можете увидеть, как давление оказывается на нервы и сосуды, проходящие через эту область. Это называется TOS, и симптомы часто включают ограниченный диапазон движений шеи и плеч. Этот синдром также может быть связан с болью в этой области, которая может распространяться по руке.Выполняя мобилизацию, будьте осторожны, , вокруг этой области много тканей.
- Сядьте на заднюю часть полотенца и оберните полотенце вокруг верхней части плечевого пояса. Другой конец полотенца протяните к противоположному бедру.
- Для второго растяжения здесь стабилизируйте лопатку, сядя на руку или взявшись за что-то вроде низа стула, показанного здесь. Сохраняя слегка подтянутую сторону подбородка, наклоните голову в другую сторону.
- Выполняйте их 2 раза по 30 секунд каждое.
Ищете программу шеи? Проверить этот бесплатный плейлист, который мы создали?
Онемение и покалывание?
Часто локтевой нерв является причиной онемения и покалывания, идущих вниз по руке в безымянный палец и мизинец.
- Эта мобилизация локтевого нерва может помочь при этих симптомах. Будьте очень осторожны с этой мобилизацией, так как раздражение здесь может привести к замедленной реакции в виде боли.
- Выполните очень медленно, сделав 2 × 15 повторений.
Заключение
Выполняйте все эти упражнения осторожно. При таком диагнозе, как синдром торакального выхода, мы рекомендуем обратиться за советом к профессионалу. Этот синдром сложно диагностировать и иногда может показаться немного неоднозначным. Доказательств в отношении синдрома грудной апертуры не так много, большинство цитируемых здесь исследований относятся к уровням 3, 4 и 5. Несмотря на это, при консервативном лечении прогноз часто благоприятный!
ССЫЛКИ
-Линдгрен К.Синдром грудного выхода. Международная скелетно-мышечная медицина. Март 2010; 32 (1): 17-24. 2011.
.
-Лаулан Дж., Фуке Б., Родаикс С., Джауффрет П., Рокелор Ю., Деската А. Синдром торакального выхода: определение, этиологические факторы, диагностика, управление и профессиональное влияние. Журнал профессиональной реабилитации [онлайн-сериал]. Сентябрь 2011 г .; 21 (3): 366-373. Доступно по адресу: CINAHL Plus с полным текстом, Ипсвич, Массачусетс. 2011.
– Эндрю К. Чанг, доктор медицины и др .; Синдром грудного выхода в неотложной медицинской помощи; Medscape.2014.
–Hooper et al. Синдром грудного выхода: противоречивое клиническое состояние. Часть 2: безоперационное и хирургическое лечение. 2010.



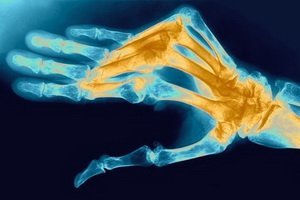 Когда сняли гипс после перелома лучевой кости, у пациента диагностируется отёк. При обычных условиях больной не ощущает неприятных симптомов. Отёчность проявляется при нескольких синдромах. При Зудеке происходит нарушение в функционировании вегетативной нервной системы.
Когда сняли гипс после перелома лучевой кости, у пациента диагностируется отёк. При обычных условиях больной не ощущает неприятных симптомов. Отёчность проявляется при нескольких синдромах. При Зудеке происходит нарушение в функционировании вегетативной нервной системы.




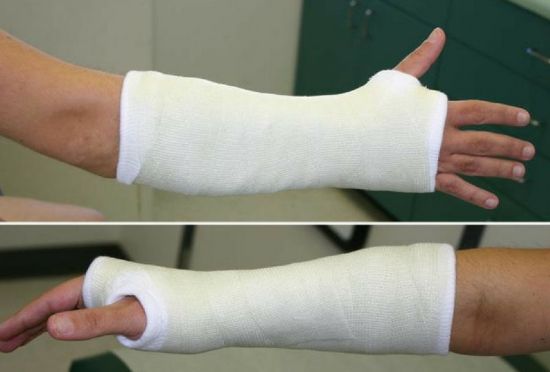
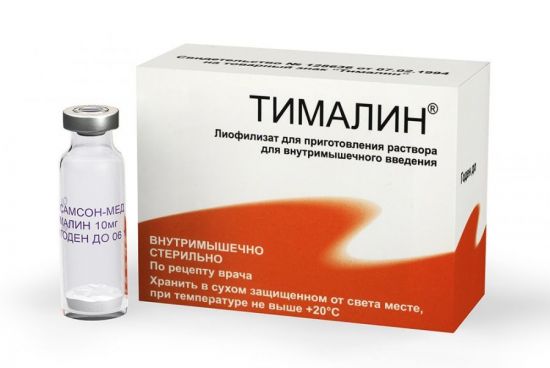
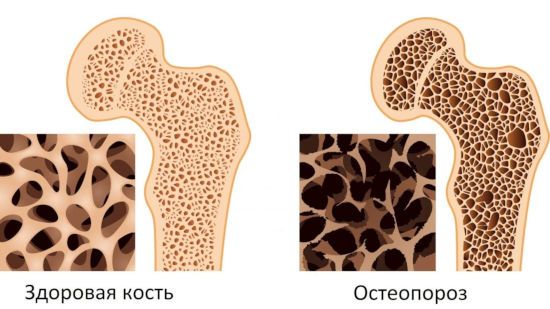



 Загрузка…
Загрузка…