Болят мышцы шеи и плеча – Что делать, когда болят мышцы спины вдоль позвоночника, в районе лопаток, шеи или поясницы. Мучает постоянная боль в мышцах плеч. Болит шея, как-будто мышца все время напряжена. Фибромиалгия, мышечная миалгия – лечение в домашних условиях. Тайские бальзамы, мази, капсулы и эффективный массаж
причины и лечение сильной боли в мышцах
Боли в шее и плечах разной степени выраженности – типичный признак усталости и переутомления. При этом необязательно быть грузчиком или строителем, чтобы страдать от дискомфорта в плечевом поясе. Офисные сотрудники, наборщики текстов и программисты знают не хуже, что такое боли в шейном отделе позвоночника и плечах.
Однако не всегда это симптом банального перенапряжения на протяжении трудового дня. Спонтанная, сильная боль в области плеч и шеи может сигнализировать о серьезной патологии. Чем раньше она будет выявлена – тем быстрее и успешнее пройдет лечение. Загвоздка в том, что не всегда в свободном доступе есть врач. А чаще врач доступен, но не хватает времени на его посещение. Разобраться самостоятельно, почему сильно болит шея без видимой травмы, когда необходимо срочно обращаться за медицинской помощью и что можно сделать в домашних условиях, поможет эта статья.
На заметку: Боль в шее и плечах, скованность часто беспокоит человека после длительного нахождения в одной позе на работе или после сна. «К мануальщику, он поставит все на место!» – распространенная рекомендация «заботливых» родственников и коллег. Но не стоит торопиться. Мануальный терапевт действительно может поставить на место смещенные позвонки, избавить от болей и вернуть свободу движений. Но его услуги показаны только при абсолютном отсутствии воспаления и травм, в чем убедиться самостоятельно, без обследования, вы не можете.
Что и как болит
Плечи и шея болят по-разному при разных патологиях. Дискомфортные ощущения могут быть:
- резкими;
- колющими;
- тянущими;
- разливающимися;
- жгучими;
- постоянными или волнообразными;
- отдающими в другую часть тела.
Характер, локализация, интенсивность болевых ощущений имеют большое клиническое и диагностическое значение. Поэтому в первую очередь стоит прислушаться к своему организму и точно разобраться, что, где и как, а также при каких обстоятельствах и как долго болит. Это поможет правильно поставить диагноз и подобрать лечение.
Боли в ключице, шее или предплечье характерны для переломов и вывихов элементов плечевого, лопаточно-ключичного суставов. Такие травмы считаются тяжелыми и серьезными, так как суставы сложны по своему анатомическому строению и не всегда заживают корректно. Осмотр и лечение у компетентного специалиста необходимы, чтобы сращение костей и связок происходило правильно, без смещения и ущемления мягких тканей. От этого будет зависеть функциональность сустава и работоспособность человека после выздоровления.
Боль при переломе в области плеча и ключицы острая в момент травмы, затем может становится ноющей, разливающейся, усиливающейся при движении рукой или головой
Другие симптомы, кроме боли, указывающие на перелом плечевого пояса:
- отечность руки, плеча или ключицы в области повреждения;
- онемение шеи и плечевого пояса;
- бледность кожных покровов;
- ограничение подвижности конечности с правой или с левой стороны, шеи, плеча;
- деформация при смещении кости – ключица или лопатка выпирают, что заметно невооруженным глазом.
При разрыве связок боли обычно ноющие, неприятные, усиливающиеся после нагрузок. Внешне плечо может быть опухшим и слегка покрасневшим. Иногда боль в шее и плечевом поясе сопровождает хруст при наклоне или повороте головы. Нетипичные звуки могут иметь как патологическое, так и физиологическое происхождение, но учитывать этот симптом тоже следует обязательно.
Резкая боль в шее справа или слева, переходящая в плечо, возникающая при наклоне или повороте головы – характерный признак невралгии. Причины невралгии могут быть в смещении позвонков и ущемлении нервных окончаний, в переохлаждении или воспалении. Визит к врачу и обследование в данном случае необходимы. Самостоятельные попытки избавиться от ущемления или воспаления нерва могут привести к досадным и неприятным осложнениям.
Болезненность в районе шеи и плеч, сопровождающаяся скованностью, ограничением подвижности, могут иметь физиологические и патологические причины. Иногда это просто последствие слишком интенсивной тренировки в спортзале. Но также такими симптомами проявляются остеохондроз, воспаления соединительных, суставных тканей. Поэтому, если плечи и шея болят уже довольно давно, болевой синдром то появляется, то исчезает, избавиться от него с помощью массажа или анальгетиков не удается, речь идет о развитии патологии.

Правильно установить причину боли в шее и плече без травмы не всегда сможет при внешнем осмотре даже компетентный врач, обследование необходимо
Патологические причины
Боль в мышцах разной степени выраженности – симптом, характерный для более 150 заболеваний. Чтобы описать их все, потребуется многотомник. Рассмотрим наиболее частые.
Артриты и артрозы
Это две наиболее распространенные патологии опорно-двигательной системы человека, их часто путают, проявления действительно схожи, но происхождение заболеваний, клиническая картина и лечение различаются.
Артрит – это воспаление соединительных тканей суставов. Артрит бывает первичным и вторичным, острым или хроническим. Причины: травмы, хирургические вмешательства, при которых была занесена инфекция, очаги инфекции в других органах. Артрит может стать осложнением аутоиммунного заболевания – ревматизма, красной системной волчанки. При артрите возникают боли между шеей и плечом, в затылке, лопатке, в период обострения болезни становятся жгучими, кожа над пораженным суставом становится красной и горячей. Может повышаться общая температура тела, часто пациента беспокоят головные и мышечные боли по всему телу, слабость, недомогание. Все это симптомы прогрессирующего воспалительного процесса.
Причиной артрита может стать грипп или ангина, также эта болезнь передается по наследству от родителей к детям
Что делать: пока врач недоступен, можно принять одну дозу обезболивающего и жаропонижающего средства – Ибупрофена, Парацетамола, Нимесулида. Облегчит состояние тугая повязка на сустав. Но поскольку для лечения артрита важно точно установить причину воспаления, возбудителя инфекции, обратиться к врачу придется обязательно.
Внимание! Артрит, в отличие от артроза, может развиться в любом возрасте, даже у маленьких детей. Существует ювенальный ревматоидный артрит, которым страдают преимущественно мальчики в возрасте от 10 до 18 лет. Болезнь переносится тяжело, плохо поддается лечению и часто оставляет необратимые последствия.
Артроз – это изменение структуры суставных тканей с последующим разрушением по причине нарушения обмена веществ или естественного старения организма. Часто обмен веществ нарушается именно в силу возрастных изменений, артроз распространен среди людей старше 50-55 лет. Хотя сегодня изношенные преждевременно суставы встречаются и у молодых, работоспособных людей.
Основные симптомы артроза, кроме болевых ощущений:
- скованность сустава, особенно по утрам;
- характерные хруст и треск в суставе при движении;
- видимая деформация, отечность сустава на 2-3 стадии болезни.
Что делать? Вылечить артроз невозможно. Но это не означает, что можно не ходить к врачу и ничего не делать. Как и любая болезнь, непролеченный артроз приведет к ряду осложнений, при полном разрушении хрящевой прослойки сочленения значительно утрачивают подвижность, при любой нагрузке человек страдает от сильнейшей боли, так как обнаженные кости трутся друг о друга. Это неизбежно вызывает осложнения, утрату работоспособности, приводит к инвалидности. Диета, лечебная физкультура, здоровый образ жизни помогут добиться стойкой и длительной ремиссии – с артрозом люди успешно живут и работают до старых лет.
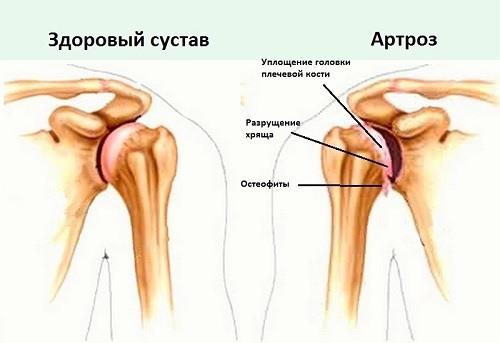
Вот какие изменения происходят в суставе при развитии артроза, к сожалению, остановить этот процесс невозможно, лечение направлено на его замедление
Миалгия
При такой патологии беспокоят боли в мышечных тканях. Причины могут быть самыми разными:
- травмы;
- переохлаждение;
- инфекционные заболевания;
- нарушения метаболических процессов, при сахарном диабете, например.
Боли при миалгии носят характер спазмов и судорог, неприятные ощущения возникают в очаге поражения и распространяются на шею, плечо, конечность, верхнюю часть спину. Иногда спазмы настолько сильные, что человек замирает и некоторое время не может пошевелиться.
Что делать: выявить и устранить основное заболевание, ставшее толчком к развитию миалгии. Если не лечить такое состояние, мышечные ткани начнут атрофироваться, конечность может полностью утратить функциональность.
Периартрит плечелопаточного сустава
Это также суставное воспалительное заболевание, но затрагиваются суставная капсула, связки и сухожилия, а не сам сустав. Проявляется болезнь обычно очень ярко на ранних стадиях, непосредственно после травмы, спровоцировавшей развитие процесса. Типичные симптомы периартрита плеча:
- внезапный спазм плечевого пояса с резким ограничением подвижности;
- покраснение и припухлость воспаленного сустава;
- повышение температуры тела, общее или местное;
- ограничение подвижности – из-за боли человек не может поднять руку, повернуть голову.
Заболевание склонно к переходу в хроническую форму. В этом случае боли могут охватывать весь плечевой пояс и конечность, усиливаться в ночное время. Болезнь не дает человеку никакой передышки и сильно изматывает.
Что делать: обязательно установить причину болезни и устранить ее. Залечивание болей анальгетиками приводит только к хронизации патологии и необратимым суставным изменениям.
Если вовремя обратиться к врачу, современные методы диагностики легко выявят периартрит – его можно полностью вылечить на ранних стадиях
Плексит
Плексит – это воспаление ущемленного нерва плеча, развившееся при травме, межпозвоночной грыже, артрозе ил артрите, опухолевых образованиях. Типичные симптомы патологии:
- ощущение сдавленности в плече, ограничение подвижности;
- онемение кисти руки, покалывание в пальцах или локте;
- периодический парез конечности;
- боли, усиливающиеся при нагрузках.
Такое патологическое состояние не бывает изолированным, поэтому лечение направлено на устранение основного заболевания. Неприятные симптомы снимают с помощью противовоспалительных, обезболивающих средств местного и системного действия. Хорошо помогают физиопроцедуры, но подбирать комплекс мероприятий должен только врач, чтобы не усилить воспаление и сопровождающие его боли.
Остеохондроз шейного отдела
Типичная патология для офисных сотрудников, компьютерщиков, веб-мастеров и писателей. Шейный остеохондроз – распространенный подвид артроза, при котором происходит разрушение суставов позвоночника в шейном отделе. Его основные причины те же, что и у артроза, – возраст, малоподвижный образ жизни, неправильное питание, которое приводит к лишнему весу и нарушению обмена веществ.
Важно! Артроз могут спровоцировать также гормональные изменения, патологии щитовидной железы, травмы у профессиональных спортсменов при регулярных перегрузках позвоночника на протяжении нескольких лет.
Проявляется заболевание так:
- хруст при повороте или наклоне головы;
- боль в шее при резких движениях и нагрузках, отдающая в затылок, между лопатками, в плечо, усиливающаяся к вечеру;
- ограничение подвижности после ночного сна или длительного пребывания в одной позе;
- головные боли, приступы головокружения.
Запущенный остеохондроз крайне опасен своими осложнениями – ущемление нервов, ухудшение слуха и зрения, нарушение координации движений и кровообращения, постоянные головные боли, заторможенность реакций
Что делать? Лечить остеохондроз нужно обязательно, так как деформированные диски легко смещаются, повреждаются, травмируют мягкие ткани и нервные окончания. Первое, что нужно сделать, – максимально разгрузить шейный отдел позвоночника, снять острое воспаление с помощью нестероидных противовоспалительных средств. Также следует откорректировать питание, избавиться от лишнего веса, восстановить обмен веществ. Дальнейшие методы лечения подбираются в зависимости от возраста пациента, причин болезни и ее течения.
Стенокардия
Это заболевание на первый взгляд никак не может быть связано с суставом плеча и шейными позвонками. Стенокардия развивается при недостаточном поступлении кислорода к сердечной мышце и нарушению ее работы. Но проявляется такое патологическое состояние зачастую болями в шее и плечевом поясе. Причинами стенокардии в свою очередь могут стать такие заболевания и нарушения в организме:
- ревматизм;
- атеросклероз;
- васкулит и пр.
Кроме болей в области шеи и лопатки пациент жалуется на такие симптомы:
- головокружение;
- одышка;
- повышение артериального давления;
- нарушение сердечного ритма и пульса;
- боли в области сердца;
- спазмы в груди.
И стенокардию, и боли в груди, ключице, шее, плече, которыми она сопровождается, лечить изолированно бессмысленно. Потребуется установить все заболевания, которые влияют на микроциркуляцию крови в области сердца и по возможности вылечить их. После тщательного обследования врач определяет комплексное лечение для устранения дискомфорта и поддержания функций всех затронутых органов в норме. Важно найти оптимальный баланс между медикаментозной терапией, сбалансированным питанием и дозированными физическими нагрузками.

Проблемы с сердцем также могут проявляться дискомфортными ощущениями в области шеи, вот почему ортопед или невропатолог может порекомендовать пациенту сделать ЭКГ
Патологии других внутренних органов как причины болей в шее
В организме человека все слаженно и взаимосвязано. Нарушаются функции одного органа – это непременно скажется на состоянии другого. Если часто беспокоят боли в затылке, под лопаткой, видимых травм и воспалений суставов или мышц нет, стоит обратить внимание на желчный пузырь. Характерные симптомы желчекаменной болезни:
- боли в правом подреберье, которые иррадируют в правое плечо, под лопатку, в шею с правой стороны;
- тошнота, изжога;
- привкус горечи во рту;
- вздутие живота;
- желтушность кожи.
Устранить проблемы с желчным пузырем нужно обязательно, такое состояние крайне опасно для всех органов и систем. Атеросклероз и гипертония тоже могут проявляться среди ряда признаков болевыми ощущениями в плечах и шее. Причины все те же – недостаточное кровоснабжение тканей и нарушение обменных процессов. Иногда патология на первый взгляд никак не связана с очагом болей и дискомфорта. Вот почему не рекомендуется заниматься самодиагностикой и полагаться на свою интуицию. Разобраться сможет только врач с использованием современной диагностической аппаратуры и собственного опыта.
Беременность и боли в шее
В период вынашивания ребенка в женском организме происходят колоссальные изменения. На протяжении 9 месяцев беременную беспокоят самые разные симптомы, большая часть из которых имеет физиологические причины. Начиная с 3-4 недели беременности и до самых родов женщины часто жалуются на боли в спине. Чаще они возникают в области поясницы. Но могут быть и в области шеи.
Связано это с гормональной перестройкой организма, что влияет на состояние связок и суставов. А также с растущими нагрузками на позвоночник по мере роста плода, увеличения массы тела женщины и объема циркулирующей крови.

Тянущие ощущения в спине, шее, ноющие боли в мышцах и суставах – в большинстве случаев нормальное и частое явление при беременности
Что делать? Никакой опасности обычно боли в плечевом поясе и шее при беременности не представляют. Но на всякий случай следует сделать дополнительно ЭКГ и УЗИ, чтобы исключить возможные патологии. В любом случае комплексное лечение будет проводиться уже после родов, если выявленное нарушение не представляет прямой угрозы для жизни матери и ребенка.
Чтобы справиться с неприятными ощущениями, следует следить за питанием, контролировать прибавку в весе. Не стоит избегать физической активности. Также важно обратить внимание на подушку, матрас, положение во время ночного сна. Хороший эффект дает массаж шеи. От медикаментов в этот период лучше отказаться, таблетки принимают только при очень сильных, невыносимых болях.
Резюме: Боли в шее и плечах – распространенное явление среди людей любых возрастов и полов. Причины могут быть в переутомлении и перегрузках или же в развитии патологии суставов и мягких тканей. Точный диагноз поставит только врач после обследования. Часто причин болей в шее несколько. Лечение будет успешным, только если выявить и устранить все. Обычно от неприятных ощущений удается избавиться амбулаторно, без госпитализации и операции. Чем раньше пройти диагностику и начать лечение – тем благоприятнее прогнозы.
med-post.ru
Причины и лечение боли в шее и плечах
 Ситуация, когда появляются боли в плечах и шее знакома каждому. Возникает как у взрослых, так и у детей. Нередко это происходит после переутомления, долгого сидения за компьютером, неудобной позы, неправильного сна. Последнее может вызывать состояние когда голова болит почему это происходит, ответ прост. Во время сна мышцы затекают, в результате страдает не только шея, но и стреляет в затылок, отдает в руку.
Ситуация, когда появляются боли в плечах и шее знакома каждому. Возникает как у взрослых, так и у детей. Нередко это происходит после переутомления, долгого сидения за компьютером, неудобной позы, неправильного сна. Последнее может вызывать состояние когда голова болит почему это происходит, ответ прост. Во время сна мышцы затекают, в результате страдает не только шея, но и стреляет в затылок, отдает в руку.
Иногда недуг является системным заболеванием организма и игнорирование симптомов приводит к печальным последствиям.
Причины
Рассмотрим основные факторы происхождения патологии:
- артрит;
- плечелопаточный периартрит;
- шейный остеохондроз;
- артроз плечевого сустава;
- миалгия;
- плексит;
- стенокардия;
- заболевания внутренних органов;
Задайте свой вопрос врачу-неврологу бесплатноДополнительно предпосылками становятся травмы, мышечные спазмы, межпозвоночная грыжа, деформирующий спондилоартроз, стеноз позвоночного канала, спондилолистез, синдром воспаления около позвоночной артерии, дерматомиозит, склеродермия, системные васкулиты, синдром Шарпа.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \”Московская поликлиника\”.Задать вопрос>>
Артрит
 Под ним подразумевают воспаление суставной ткани, первичное или вторичное. Первичный появляется сам по себе, вторичный в результате травм, переломов. Чаще артрит развивается из-за ревматизма, системной красной волчанки, склеродермии, вследствие ревматоидного артрита, гормональных, эндокринных нарушений, пониженного иммунитета, перенесенных ранее гриппа, ОРВИ, ангины. Запускание болезни приводит к полному разрушению хряща, тяжелым осложнениям. Проявляется болями в плече, припухлостью, покраснением участка, утомляемостью, общей слабостью, головокружениями, повышением температуры тела. Наблюдается хруст при неоднократном травмировании сустава, скованность шеи.
Под ним подразумевают воспаление суставной ткани, первичное или вторичное. Первичный появляется сам по себе, вторичный в результате травм, переломов. Чаще артрит развивается из-за ревматизма, системной красной волчанки, склеродермии, вследствие ревматоидного артрита, гормональных, эндокринных нарушений, пониженного иммунитета, перенесенных ранее гриппа, ОРВИ, ангины. Запускание болезни приводит к полному разрушению хряща, тяжелым осложнениям. Проявляется болями в плече, припухлостью, покраснением участка, утомляемостью, общей слабостью, головокружениями, повышением температуры тела. Наблюдается хруст при неоднократном травмировании сустава, скованность шеи.
Характер боли
Сильный резкий при инфекционном, ревматоидном, остром артрите. Постоянный, ноющий, реагирование на погодные перемены, усиление в ночное время при хроническом течении. Локализуется в плече.
Шейный напоминает о себе спазмами в шее, усиливается при поворотах головы.
Диагностика и лечение
Артрологу, ортопеду для подбора грамотной схемы излечения понадобятся биохимическая проба крови, рентген, УЗИ, МРТ. По ходу обследования прописываются нестероидные противовоспалительные Нимесил, Кетанов, Нимид, Анальгин, Ибупрофен. Мази с разогревающими свойствами Фастум-гель, Капсикам, Диклофенак. Также назначат электрофорез, магнит, волновой метод, наложение теплых повязок, массаж, ЛФК. Обязательно правильное питание, отказ от вредных привычек, умеренная физическая активность. Народные методы предусматривают питье отвара из листьев черной смородины, березовых почек. Нашел свое применение и корень лопуха, его прикладывают к больному место на ночь.
Плечелопаточный периартрит
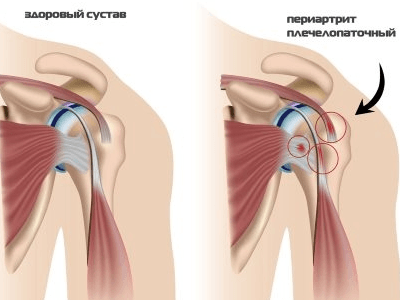 Провоцирует воспаление суставной капсулы, связок плеча. Виновниками считаются полученные травмы например, падение на вытянутую руку, ушиб, резкий бросок, мастэктомия, чрезмерные физические нагрузки, перенесенный ранее инфаркт миокарда, патологии шейного отдела. Проходит не менее 1 недели со дня развития периартрита. Бывает простым, острым, хроническим. Простой выражается в спазмах в плече и шее, ограничении движений, особенно при поднятии конечности вверх. В остром состоянии наблюдается заметная припухлость, краснота, горячность места, усиление болезненности, появляются боли в шейном отделе позвоночника, резкая ограниченность в передвижении.
Провоцирует воспаление суставной капсулы, связок плеча. Виновниками считаются полученные травмы например, падение на вытянутую руку, ушиб, резкий бросок, мастэктомия, чрезмерные физические нагрузки, перенесенный ранее инфаркт миокарда, патологии шейного отдела. Проходит не менее 1 недели со дня развития периартрита. Бывает простым, острым, хроническим. Простой выражается в спазмах в плече и шее, ограничении движений, особенно при поднятии конечности вверх. В остром состоянии наблюдается заметная припухлость, краснота, горячность места, усиление болезненности, появляются боли в шейном отделе позвоночника, резкая ограниченность в передвижении.
Хроническая стадия ведет к срастанию суставной поверхности, для больного становится затруднительно любое движение.
Характер боли
Незначительный в легкой форме. Сильный резкий, усиливается по ночам в остром состоянии. Невыносимый, изматывающий при хроническом протекании.
Диагностика и лечение
Стоит обратиться к ортопеду-травматологу, ревматологу. Понадобится пройти УЗИ, рентгенографию, МРТ, сделать биохимические пробы крови, общеклинический анализ крови. Патология хорошо поддается медикаментозной терапии нестероидными противовоспалительными Ибупрофен, Диклофенак, Мелоксикам, Аспирин. Хондропротекторы Хондроитин, Структум, Артра, Артромицин. Наружно мази с анальгизирующим действием. Лазеротерапия, ударно-волновой метод, магнит, ультразвук. Аппликации с Димексидом, массаж, лечебная гимнастика. Домашние средства включают питье настоя зверобоя, крапивы.
Хороши наружные растирки с корнем хрена.
Шейный остеохондроз
 Патология считается разновидностью артроза. Заключается в разрушении межпозвоночных дисков шейного отдела позвоночника. Источники хвори травмы, малоподвижный образ жизни, сколиоз, возрастные изменения, наследственность, сидячая работа, сбои в обмене веществ, эндокринные расстройства. Симптомы: головная боль и тяжесть, болит затылок, головокружения, сниженная чувствительность языка, онемение подъязычной мышцы, хруст при поворачивании шеи, покалывание в руках, щелканье позвонков.
Патология считается разновидностью артроза. Заключается в разрушении межпозвоночных дисков шейного отдела позвоночника. Источники хвори травмы, малоподвижный образ жизни, сколиоз, возрастные изменения, наследственность, сидячая работа, сбои в обмене веществ, эндокринные расстройства. Симптомы: головная боль и тяжесть, болит затылок, головокружения, сниженная чувствительность языка, онемение подъязычной мышцы, хруст при поворачивании шеи, покалывание в руках, щелканье позвонков.
Характер боли
Жгучий, пульсирующий, отдающий в затылок, в плечо, воротниковую зону. Увеличивается при повороте головы, в вечернее время.
Диагностика и лечение
Занимается данными вопросами невролог, мануальный терапевт. Потребуется рентгенография, компьютерная томография, магнитно-резонансное обследование, реоэнцефалография, изучение глазного дна при нарушенном кровообращении. Используются анальгетики Баралгин, Анальгин, Кеторол. НПВС Ибупрофен, Индометацин, Мелоксикам, Кетонал. Для улучшения кровообращения Мидокалм, Трентал. Хондропротекторы Терафлекс, Артрацин, Хондроитин, витамины группы B. Наружно крема Диклогель, Никофлекс, Вольтарен. Физпроцедуры электрофорез, лазер, магнит, иглорефлексотерапия, остеопатия, само вытяжение позвоночника, комплекс лечебных упражнений.
Операция делается в случае отсутствия положительного эффекта.
Артроз плечевого сустава
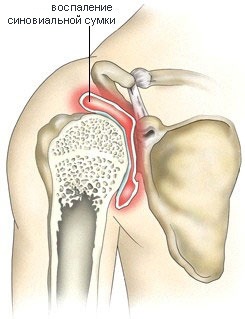 Под артрозом понимают дегенеративно-дистрофические изменения в хрящах, суставном содержимом. Его опасность заключается в том, что происходит медленное прогрессирование, которое может привести к инвалидности. На хрящевой массе откладываются соли или по другому остеофиты, в результате поверхность становится шершавой. Около суставные ткани воспаляются. Основанием для развития недуга служат наследственные факторы, возраст, деформация опорно-двигательной системы, травмы, чрезмерные нагрузки. Симптоматика заключается в гиперемии тканей, горячности участка, хруст при отведении руки, своеобразный щелчок, имеются боли в шее и плечах, покраснение кожи.
Под артрозом понимают дегенеративно-дистрофические изменения в хрящах, суставном содержимом. Его опасность заключается в том, что происходит медленное прогрессирование, которое может привести к инвалидности. На хрящевой массе откладываются соли или по другому остеофиты, в результате поверхность становится шершавой. Около суставные ткани воспаляются. Основанием для развития недуга служат наследственные факторы, возраст, деформация опорно-двигательной системы, травмы, чрезмерные нагрузки. Симптоматика заключается в гиперемии тканей, горячности участка, хруст при отведении руки, своеобразный щелчок, имеются боли в шее и плечах, покраснение кожи.
Характер боли
Ноющий, ломящий. Локализуется в плечевой области, воротниковой зоне. Увеличивается при активной работоспособности, смене погоды.
Диагностика и лечение
Атролог, ортопед, ревматолог отправят пациента на рентгенографию, УЗИ, МРТ, КТ, биохимический анализ крови, мочи, при необходимости понадобится биопсия хрящевой массы. Используются нестероидные лекарства, хондропротекторы Дона, Артра, Алфлутоп, Мукостат, Румалон, глюкокортикоиды. Новокаиновые блокады. Наружно обезболивающие крема Меновазин, Никофлекс, Апизатрон, Кармолис. Суф-облучение, УВЧ, магнит, грязелечение, гимнастика. Обязательно нужно соблюдать диету исключающую употребление поваренной соли, маргарин, спиртное. Когда нет положительного результата проводится хирургическое вмешательство с эндопротезированием сустава.
Народный способ предусматривает спиртовое растирание, пропаривание в бане, ванны с лекарственными травами.
Миалгия
Под миалгией понимают боли в мышцах и связанных с ними костно-связочных структур. Пред посылом к ней становятся миозиты, сахарный диабет, травматика, переохлаждения организма, патологии нервных окончаний, перегрузка суставов, инфекции. Сопровождается спазмами в шее, может отдавать в плечо, повышением температуры территории, воспаленностью. Иногда болезненные ощущения располагаются в какой-то конкретной области. Длительность течения приводит к дистрофии или атрофировании мышечной ткани. Острый период сопровождается тошнотой, слабостью, головокружениями.
Характер боли
Сильный, резкий, ир радирует в разные части тела, нарастающий к ночи.
Диагностика и лечение
При первых проявлениях нужно обратиться к ревматологу, травматологу, ортопеду, эндокринологу. На основании сбора жалоб пациента медикам потребуются клинический, биохимический анализ, рентгенография, ревматологические пробы, МРТ, КМ, миография, нейромиография. Назначают нестероидные Ибупрофен, Индометацин, Диклофенак. Анальгетики Аспирин, Анальгин, Седалгин. Спазмолитические Но-шпа, Спазмалгон. Гормональные, но только строго по назначению врача Преднизолон, Дексаметазон. Болевой синдром облегчается электрофорезом, иглоукалыванием, гирудотерапией, стоунтерапией, точечным массажем с растиранием пораженных мест, парафиновыми аппликациями. В народной медицине используются теплые компрессы с морской, поваренной солью, песком.
Растирка с корнем Алтея, лавром, лопухом.
Плексит
 Плекситом считается сдавливание, защемление плечевого нерва. Такое случается вследствие артралгии, артроза, остеопороза, межпозвоночной грыжи, опухолей, ранее перенесенных инфекций, наследственных хворей. Главными признаками будут снижение работоспособности конечности, онемение, припухлость, сухость кожи, редко развитие пареза. Болят плечи, рука, неприятные ощущения переходят на кисть.
Плекситом считается сдавливание, защемление плечевого нерва. Такое случается вследствие артралгии, артроза, остеопороза, межпозвоночной грыжи, опухолей, ранее перенесенных инфекций, наследственных хворей. Главными признаками будут снижение работоспособности конечности, онемение, припухлость, сухость кожи, редко развитие пареза. Болят плечи, рука, неприятные ощущения переходят на кисть.
Характер боли
Интенсивный, усиливается после работы. Покалывающий в кистях.
Диагностика и лечение
Нужно посетить невролога. Для точности диагноза потребуются функциональные пробы, электронейрография, электромиография, микро-резонансная методика, компьютерная томография. Если неврит вызван инфекционным агентом, то используются сульфаниламиды, антибиотики, противовирусные. Ишемическое происхождение лечат сосудорасширяющими Папаверином, Эуфиллином. Травматику купируют НПВС Ибупрофеном, Диклофенаком, Индометацином, витамины группы B, противоотечные. Далее подключают ультрафонофорез с гидрокортизоном, УВЧ, электрофорез с новокаином, неостигмином, импульсные токи. Массаж, комплекс упражнений, электростимуляция. Неэффективность приемов предполагает оперативное вмешательство, которое проводит нейрохирург.
Оно заключается в пластике нерва, его сшивании.
Стенокардия
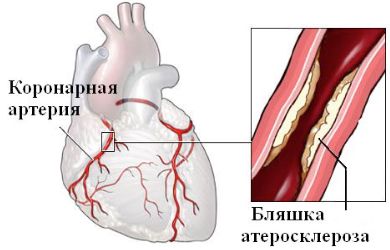 Относится к классу сердечно-сосудистых недугов. Происходит при недостатке кислорода в сердечной мышце. К виновникам причисляют ишемию, атеросклероз, аортит, васкулит, желчнокаменную болезнь, ревматизм. О ней свидетельствуют спазмирование в грудной клетке, затрагиваются также шея и плечо. Дополнительно аритмия, одышка, повышение артериального давления.
Относится к классу сердечно-сосудистых недугов. Происходит при недостатке кислорода в сердечной мышце. К виновникам причисляют ишемию, атеросклероз, аортит, васкулит, желчнокаменную болезнь, ревматизм. О ней свидетельствуют спазмирование в грудной клетке, затрагиваются также шея и плечо. Дополнительно аритмия, одышка, повышение артериального давления.
Характер боли
Сжимающий, давящий в грудине, чувство жжения, ноющий, тупой в области шеи.
Диагностика и лечение
Осматривает заболевамого кардиолог. Надо сдать пробы крови на наличие холестерина, АСТ, АЛТ, велгоэргометрия, коронография, ЭКГ-мониторирование. Выписывают антиангинальные лекарства, бета-адреноблокаторы Анаприлин, Тразикор, блокаторы кальциевых каналов Верапамин, Нифедипин, нитраты пролонгированного действия.
Аортокоронарное шунтирование, реваскуляризация миокарда, ангиопластика. Соблюдается ограничение физических работ.
Заболевания внутренних органов
 Хвори связанные со сбоями в функционировании желчного пузыря обусловливаются тошнотой, рвотой, кожные покровы желтеют, присутствует горечь во рту, вздутие живота. Преимущественно проявляется боль и спазмы в шее и плече справа, могут отдавать в правый бок. Опухолевые патологии легких выдают себя на поздних стадиях. Человек теряет в весе, постоянно плохо себя чувствует, быстро утомляется.
Хвори связанные со сбоями в функционировании желчного пузыря обусловливаются тошнотой, рвотой, кожные покровы желтеют, присутствует горечь во рту, вздутие живота. Преимущественно проявляется боль и спазмы в шее и плече справа, могут отдавать в правый бок. Опухолевые патологии легких выдают себя на поздних стадиях. Человек теряет в весе, постоянно плохо себя чувствует, быстро утомляется.
Характер боли
От среднего до невыносимого, высокий.
Диагностика и лечение
Терапевт, гастроэнтеролог, гепатолог, онколог дают направление на УЗИ, МРТ, КМ, анализы крови, мочи. Прописывают специальные медпрепараты, антибиотики при желчной колике, нестероидные противовоспалительные Ибупрофен, Диклофенак, Темпалгин. Приступ снимается новокаиновыми блокадами. Если есть камни в желчных протоках, то делается лапароскопическая холецистэктомия, соблюдается строгая диета. Химиотерапия, радиоволновое облучение, радикальное иссечение при обнаружении злокачественного новообразования.
Народная методика включает употребление чистотела, корней одуванчика, калины, лопуховых кореньев.
Боли с правой и левой стороны шеи
Ощущения справа говорят о межпозвоночной грыже, остеохондрозе, менингите, мышечном спазме, воспалении лимфоузла, туберкулезе. Если болит шея с левой стороны, то можно судить об ангине, тонзиллите, фарингите, миозите, лимфадените, лимфангите, шейной кисте.
Сзади
 Если беспокоит боль в шейном отделе сзади, то есть подозрение на фибромиалгию, стеноз позвоночного канала, артрит, травмы, неправильный сон, долгое сидение в одной позе, неправильную осанку.
Если беспокоит боль в шейном отделе сзади, то есть подозрение на фибромиалгию, стеноз позвоночного канала, артрит, травмы, неправильный сон, долгое сидение в одной позе, неправильную осанку.
Левое и правое плечо
Спазмы слева свидетельствуют об альвеолите, проблемах с селезенкой, воспалении легких или указывают на сердечный приступ. Для последнего отличием станет одышка. цианоз, потеря сознания. Боль в правом плече проявляется в результате периартрита, периартроза, опухолевидных процессов, остеохондроза, сосудистых поражений.
Когда стоит посетить врача?
Если неприятные симптомы не проходят, носят продолжительный, интенсивный характер, прибавляется онемение, в процесс вовлекаются плечи и шея, не стоит затягивать с посещением поликлиники.
Как снять боль самостоятельно?
Итак, в предыдущей части было рассказано про боли в шее и плечах, основные причины, лечение. Что можно предпринять самостоятельно? Так в ситуации если Вы упали на место ушиба стоит наложить холодный компресс. Принять любой анальгетик Анальгин, Найз, Темпалгин, Баралгин, Кетанов. Наружно мази Диклофенак, Ибупрофен, повязки с раствором Димексида. Конечно лучше сходить в больницу, дабы убедиться, что нет трещины в кости.
После падения появилась резкая, нестерпимая боль? Этот фактор указывает на перелом. Нужно зафиксировать конечность специальной косынкой, которая захватывает часть шеи, в таком положении доехать до ближайшего травмпункта. Сгибать, разгибать сустав нельзя!
Ноют плечи и шея из-за артрита? Дома хороши накладки на очаг с желатином.
Теплые повязки с морской солью, горчицей, медом, содой. Все ингредиенты смешиваются, наносятся на зону, сверху теплая ткань или шерстяной платок. Настойка сабельника, растирки на основе спирта и сабельника дают благоприятный исход заболеванию.
Когда болит шея или часть шеи вследствие остеохондроза отлично справляется с этим явлением бабушкина растирка. В нее входит Анальгин, йод, медицинский и камфорный спирт. Продукты смешиваются, состав втирается в кожу. Для избавления от хронического остеохондроза делается состав из сухого порошка горчицы, камфорного спирта, медицинского, разведенного спирта, яичных желтков. Настаивать полученное снадобье надо не меньше 10 часов.
В заключение всему хочется сказать, что если у Вас болит шея, плечи, немеет кисть, холодеют пальцы не медлите с обследованием. Поскольку данные сигналы говорят о серьезности заболевания. Болеть может как в результате травмы, так и злокачественных образований.
Также рекомендуем посмотреть следующее видео
Своевременное обращение к медикам убережет от осложнений и позволит сохранить здоровье Ваших суставов на долгие годы.
zdorovya-spine.ru
Почему болят мышцы шеи и плеч?
Содержание:
 Боли в плечах и в шее могут возникать у всех людей. Почему так происходит? Чаще всего виновато перенапряжение мышц и усталость. Но эти неприятные симптомы могут свидетельствовать и о серьёзном заболевании.
Боли в плечах и в шее могут возникать у всех людей. Почему так происходит? Чаще всего виновато перенапряжение мышц и усталость. Но эти неприятные симптомы могут свидетельствовать и о серьёзном заболевании.
Остеохондроз
Основной причиной появления боли в плечах и в шее – остеохондроз. Эта болезнь протекает очень медленно, но приводит к разрушению хрящевой ткани. Происходит ущемление нервных окончаний, что вызывает болевые ощущения. Между позвонками могут оказаться зажатыми сосуды, а это вызывает нарушение кровообращения в головном мозгу.
Развивается заболевание постепенно и медленно. На первых порах наблюдаются только неприятные ощущения по задней поверхности шеи. Постепенно они становятся всё сильнее и продолжительнее.
На последних стадиях начинают развиваться такие осложнения, как грыжа диска позвонка, его полное разрушение и постоянное ущемление нервного окончания. Всё это приводит к инвалидности.
Травмы
Травмы могут случаться в любом возрасте. Чаще всего страдает плечевой пояс. Часто случаются не только переломы, но и вывихи, растяжения, разрывы связок, подвывихи. Все они имеют свои симптомы, но основной из них – боль.
При переломах и вывихах появляется заметное нарушение целостности кости или сустава. Точно поставить диагноз помогает рентгенография. Для выявления растяжения или разрыва связок нередко приходится пользоваться МРТ, так как рентгенография не показывает состояния мягких тканей.
Лечение чаще всего стационарное. На определённый промежуток времени накладывается гипсовая повязка. Также пациенту рекомендуется принимать витаминные и минеральные комплексы.
Плечелопаточный периартрит
Почему болят мышцы шеи и плеч? Нередко причиной становится плечелопаточный периартрит, при котором происходит воспаление мышц, связок и сухожилий, окружающих суставы.
Причин может быть две. Первая – болезни позвоночника, например, остеохондроз, спондилёз. Вторая причина – травмы плечевого пояса, в том числе ушибы и падения.
Существует две стадии развития. Первая – острая. При этом боль будет носить выраженный характер. Для улучшения состояния пациент должен находиться только в определённой позе. Может наблюдаться повышенная температура тела, бессонница, ухудшение самочувствия.
Если на острой стадии не обратиться к врачу и не начать проводить лечение, заболевание постепенно переходит в неизлечимую хроническую стадию с частыми обострениями. Также плечелопаточный периартрит относится к дегенеративным заболеваниям, а значит, постепенно будет происходить разрушение всех структур, которые были втянуты в воспалительный процесс.
Миозит области шеи
Воспаление мышц шеи называется миозитом, и может встречаться в любом возрасте. Основная причина – переохлаждение. Также симптомы миозита могут появиться в результате инфекционного заболевания, гриппа или ОРВИ.
Болевые ощущения в районе шеи могут быть настолько сильными, что пациент не может поворачивать голову в сторону. Возникают проблемы со сном. Появляется раздражительность. Голову приходится всё время держать в одном положении — любое движение причиняет сильную боль. Повышается температура, место воспаление краснеет, появляется заметный отёк.
Лечение проводится в домашних условиях. Основными препаратами в лечении являются НПВС, в форме мазей или таблеток. Также надо точно установить причину мышечного воспаления и устранить её.
Синдром позвоночной артерии
 В результате дегенеративных и дистрофических изменений позвоночника самый главный сосуд пережимается и просвет его намного сужается. Из-за этого головной мозг не получает достаточного количества кислорода, что приводит к синдрому гипоксии.
В результате дегенеративных и дистрофических изменений позвоночника самый главный сосуд пережимается и просвет его намного сужается. Из-за этого головной мозг не получает достаточного количества кислорода, что приводит к синдрому гипоксии.
Среди основных симптомов можно выделить головную боль, которая усиливается при физической нагрузке, тошноту, рвоту, нарушение или потерю сознания, что происходит при полном прекращении поступления крови к головному мозгу.
Все эти заболевания относятся к разряду серьёзных. Каждое из них требует тщательной диагностики и выявления причины. Только после этого можно приступать к лечению. Первым делом используется медикаментозная терапия, а при отсутствии эффекта применяется операция.
Прогноз будет зависеть от стадии болезни. При лечении начальной стадии прогноз практически всегда благоприятный. Если же патология носит дегенеративно-дистрофический характер, то терапия может только предупредить быстрое разрушение сустава. Но процесс разрушения будет продолжаться всё равно.
vashaspina.ru
причины, что делать при сильной боли
Лечение
Для начала следует посетить терапевта, поскольку если болит плечо и шея, то это не обязательно могут быть болезни опорно-двигательного аппарата. Врач может дать направление к таким специалистам:
- ортопед-травматолог;
- артролог;
- остеопат;
- ревматолог;
- невропатолог;
- невролог;
- кардиолог.
Что делать, если болит плечо и шея? Необходимо начать с устранения причины и непосредственно болевого синдрома.
Первая помощь, если болит шея и плечо с правой или левой стороны:
- Принять обезболивающее (Ибупрофен, Аспирин) или нанести мазь из группы НПВС на пораженную область (Диклофенак, Вольтарен эмульгель).
- Ограничить подвижность, не осуществлять движения головой, невзирая на боль.
- Отказаться от физических нагрузок, не нагружать руки.
Применять согревающие или холодные компрессы, не зная диагноз, не стоит. Это может только усилить воспалительный процесс.
Что касается лечения заболеваний опорно-двигательного аппарата, то не обойтись без ЛФК и физиотерапевтических процедур, которые показаны после окончания острого периода. Применяется магнитотерапия, лечение ультразвуком, акупунктура.
Лечением заболеваний, главным проявлением которых является сильная боль в шее, должен заниматься опытный врач. Только он сможет установить точный диагноз и назначить необходимые лечебные меры.
Обычно лечение состоит из следующих пунктов:
- Прием обезболивающих препаратов в виде таблеток, а также нанесение кремов и мазей местного действия. Такие средства помогут снять острый болевой синдром и воспаление.
- Массаж, а также мануальная терапия при остеохондрозе шейного отдела, выполненные специалистом, позволят уменьшить боль в шее, расслабить мышцы, облегчить общее состояние человека.
- При сильных болях можно использовать специальные приспособления. Ортопедический матрас и подушка, фиксирующие воротники, валики, используемые при сидении, — все это поможет снять нагрузку с шейного отдела и снизить болевые ощущения.
- При обострении боли врачи рекомендуют своим пациентом постельный режим, полный покой и неподвижность. От физических нагрузок временно нужно отказаться.
- Не ограничивайте лечение боли в шее одними лишь медикаментами, двигательная активность в последующем необходима обязательно. Так, если ваша работа связана с неподвижным положением головы, регулярно делайте легкие качающие движения головой – микродвижения вперед-назад и в стороны.
Какой врач лечит боли шейного позвоночного отдела и плеч? Сначала надо обратиться к участковому терапевту, который на основании диагностических процедур может направить к специалистам из области:
- Ревматологии.
- Онкологии.
- Аллергологии.
- Кардиологии.
- Неврологии.
- Травматологии.
Чем лечить болевой синдром шейной, плечевой зоны? Лечение при остром периоде применяют медикаментозное. Лечат мазями, уколами, таблетками. Применяется терапия нестероидными средствами, снимающими воспаление. Лечат Дексалгином, Диклофенаком, Ксефокамом, Ибупрофеном, Мелоксикамом. Показаны миорелаксантные препараты для устранения спазмированности мышц. Лечат Мидокалмом, Тизалудом, Сирдалудом.
Боль в шее и в головеГлюкокортикостероидные и анестезирующие средства применяются при блокадах шейного позвоночного сегмента, если иные лекарства не принесли желаемого результата.
Лечат Новокаином, Лидокаином, Кеналогом, Дипроспаном. Хондропротекторные препараты применяются долго, они восстановят хрящевые тканевые структуры. Лечат Терафлексом, Артрой, Структумом, Доной.
Показана терапия витаминами (группа В) для улучшенной импульсной проводимости. Лечат Мильгаммой, Нейровитаном, Нейрорубином. Применяют лекарства, устраняющие отеки, судороги. Если имеются показания, то применяют антидепрессанты. В ремиссионный период, когда устранится обострение, применяют дополнительные методы лечения:
- Иглорефлексотерапию.
- Разные виды массажа.
- Лечебную физкультуру (ЛФК), включая постизометрическую релаксацию.
- Физиотерапию с лазеротерапией.
- Мануальную терапию (только при отсутствии межпозвоночных грыж).
- Остеопатию.
Легкую разминку для шеи рекомендуют проводить ежедневно
Если указанные способы лечения не принесли желаемого результата, то применяют хирургическую операцию. Она показана:
- при межпозвоночных грыжах большого размера;
- стенозировании позвоночного канала;
- тяжелой форме спондилолистеза;
- хронических болях, не устраняющихся консервативными способами лечения на протяжении 6 месяцев.
Важно понимать, что только врач назначает разные методы лечебных мер. Чтобы не болела шея и плечи надо не допускать причин, способствующих болевому синдрому. Не стоит заниматься самолечением. Оно только усугубит патологические процессы, возникнут осложнения, которые не всегда лечатся успешно.
Любая болезнь имеет свою симптоматику, которую нужно рассматривать глобально. Говоря о болезненных ощущениях в шее и плечах, обращается внимание на следующее:
- ощущение сильной боли при повороте головы, или движении руки;
- ощущение того, что немеют плечи, или шея;
- наличие тянущих болей либо в шее, либо в руках;
- больной чувствует щелканье в области шеи, а также некий хруст в суставах;
- плохое состояние мышц – напряженность, воспалительный процесс, сильная боль;
- не представляется возможным двигаться легко, боль ограничивает эту возможность;
- в шее ощущается какое-то дискомфортное состояние, плюс тяжесть;
- на холоде боль лишь усиливается.
Такие симптомы побуждают к действию – обратиться к доктору и пройти исследование.
Понятно, что симптомов заболевания шеи достаточно много, а вот причин возникновения боли в шее и плечах не так много.
Есть первый вариант – это негативные изменения, происходящие в позвоночном столбе.
И другой вариант возникновения боли в плечах и шее – это заболевания внутренних органов, таких как, сердце, желчный пузырь. Именно эти болезни и отдают болью в шею и плечи.
Безусловно, и первая, и вторая причина очень и очень серьезна, и говорить о каких-то самостоятельных методах борьбы с этими причинами просто не возможно. Только помощь доктора, а часто, даже не одного врача, а нескольких, крайне необходима, и важна.
К самым частым и распространенным патологиям области шеи, является шейный остеохондроз.
Остеохондроз – это дегенеративно-дистрофическое изменение в позвоночном столбе. Поражаются межпозвоночные диски, позвонки, связки и суставы позвоночника.
Кроме остеохондроза, боли в шее и плечах могут появляться и при других патологиях позвоночника.
К частым жалобам пациентов относятся:
- Пациент одновременно жалуется на то, что тянет и плечо, и руку, и шею;
- Ощущение онемения в шее, или плече;
- Боль носит характер жжения, а иногда, даже ломоты;
- Боль ощущается и с правой стороны, и с левой, и при попытке повернуть голову, либо наклонить вперед, назад;
- Больному трудно завести руку назад, или при попытке просто поднять руку вверх, возникает боль.
Необходимо отметить, что кроме распространенного шейного остеохондроза, болевые ощущения в шее и плече, могут свидетельствовать о болезни артрита плечевого сустава, или периартрита. При этом недуге происходит воспаление плечевого сустава, и поэтому боль и отдает в область шеи.
Иногда причиной боли может быть, даже, ревматоидный артрит. В данном случае болезнь поражает суставы между позвонками, в следствии чего, появляются боли в плечах, шее.
Больной может иметь проблему синдрома позвоночной артерии. В этой ситуации боль не носит резкий характер, она носит терпимый, умеренный характер. Также у пациента часто болит голова, ощущается шум в ушах, ухудшается зрение, возможны, даже, обмороки.
Иногда, врачи могут засомневаться в болезни, и чтобы не спутать эту патологию с вегетососудистой дистонией, пациенту назначают МРТ. Данное исследование достаточно точно либо подтвердит, либо опровергнет диагноз.
В воротниковой зоне, в которую включаются плечи и шея, расположены нервные окончания и кровеносные сосуды. Также в неё входит позвоночная артерия, трапециевидная мышца и шейный отдел позвоночника. Любая боль, возникающая в данном участке тела, имеет своё начало в одной из этих составляющих. Причины подобных болей можно разделить на два вида. Рассмотрим первый из них.
Каждый человек, столкнувшийся с болью в плече и шее, должен понимать, что заниматься самолечением опасно не только для здоровья, но и для жизни в целом. Для выбора правильного лечения необходимо пройти диагностику с помощью:
- Рентгенографии. Данная диагностика способствует выявлению уменьшения межпозвоночного пространства. Заболевания по типу стеноза позвоночного канала, артрита, нестабильности позвоночного столба, перелома позвонка, смещение позвонков и дисков.
- Электрокардиограммы (ЭКГ). Назначается при отдышке, боли в груди. А также пациентам из группы риска: курильщикам, с высоким уровнем холестерина, с высоким артериальным давлением.
- Исследования нервной проводимости (ИНП) и электромиографии (ЭМГ). Проводится в случае наличия признаков, которые могут быть следствием неврологических проблем.
- Магнитно-резонансной томографии (МРТ). Используется для выявления межпозвоночной грыжи, различных проблем со связками, мышцами, нервной тканью, сухожилиями. Позволяет получить детальные снимки тканей позвоночника.
- Компьютерной томографии (КТ). Используется при наличии противопоказаний к проведению магнитно-резонансной томографии.
Только после обследования врач может установить истинную причину возникновения болей и подобрать правильное лечение. Лечение, в зависимости от причины возникновения заболевания, может быть следующим.
Немедленно обратиться за медицинской помощью необходимо, если:
- боль в левом плече сопровождается чувством сдавливания в груди;
- боль в шее и в руке сопровождается спутанностью сознания;
- болезненность в шее и плече нарастает и не купируется анальгетиками;
- имеет место открытый перелом плеча.
Причины и сопутствующие симптомы
Далее рассмотрены основные заболевания и патологические состояния, на фоне которых возникает болезненность в области шеи и плечах.
Инфаркт миокарда
Происходит некроз сердечных миоволокон из-за нарушенной проходимости сосудов сердца. Ангинозный инфаркт характеризуется остро протекающими «кинжальными» болями за областью грудины, сильная боль охватит шею, левую челюстную зону, верхнюю область плеч. Центральный очаг локализован в загрудинной области, где расположено солнечное сплетение.
Вызывается инфаркт артериальной гипертензией, избыточной массой тела, атеросклеротическими изменениями, сахарным диабетом
У пациента наблюдается тахикардия с холодным липким потом, паническое состояние. Еще у больного кружится голова, он ощущает, что в грудной клетке его давит. Если инфаркт крупноочаговый, то болит плечевая с шейной зоной. Боль, отдающую за грудину, Нитроглицерин не устранит. Когда инфаркт мелкоочаговый, то анальгетики боли устранят. Пациента при инфаркте требуется срочно госпитализировать.
Стенокардия
Это комплекс симптомов, который напоминает инфаркт миокарда, но протекающий легче. Пароксизм проявится при физической перегрузке из-за того, что сердце плохо кровоснабжается или вследствие сильного стресса. Больной ощутит, что за грудиной его жжет, сдавливает. Болит шея, болезненность будет отдавать к левой руке, которая иногда немеет, сзади под лопаточную зону, иногда к челюсти, плечам. Дыхание у пациента учащено.
Пароксизмальное состояние продолжается считаные минуты, боли устраняются Нитроглицерином.
Желчная колика
Болевой синдром в шейном, плечевом районе также вызываются желчной коликой. Желчный пузырь неправильно работает из-за того, что больной питается нерегулярно, несбалансированно. Орган воспаляется в нем формируются камни, закупориваются протоки, желчь плохо оттекает, так как она становится густой. Болезненность, переходящая к спине, шее и плечам, локализована в подреберной области справа.
Пациента тошнит, рвет, болевые ощущения обостряются ночью. Кожа имеет желтый окрас, бледная. Живот вздут, моча темная. Пароксизмальное состояние возникнет из-за употребления жирной пищи, алкогольных напитков. Уменьшить интенсивность болей можно Но-шпой, Дротаверином, Баралгином. Больного надо госпитализировать.
Синдром Панкоста
Формируется из-за онкологических процессов верхней доли легкого, опухоль достигнет плевры, поразит сплетение нервных тканей плеча. Пациент ослаблен, его болят верхние конечности, тянет в ключице с двух сторон. Наблюдается гипертермия, снижение массы тела. При прогрессировании заболевания зрачки сузятся, верхнее веко будет нависать, глаза западают в орбиты, голос охрипнет.
Артроз плеча
Патология характеризуется процессами дегенерации суставных тканей. Прогрессирование патологических процессов медленное, на хрящевых поверхностях сустава формируются остеофиты, деформирующие суставную ткань. Больной страдает от тянущей, ноющей болезненности, которая усиливается во время физической работы, изменения погоды. Наблюдается гипертермия с отеком пораженной области, сустав хрустит.
Часто артрозом плечевого сустава болеют люди, которым больше 45 лет, но иногда заболевание наблюдается у молодежи
Артрит
Воспаление суставных тканей может проявиться в виде:
- Ревматоидного шейного артрита.
- Остеоартрита.
- Посттравматического артрита.
Ревматоидное воспаление суставов является системной патологией. Происходит воспаление суставных тканей, со временем их деструкция. Такое состояние проявится сильным болевым ощущением шейной области. Остеоартрит происходит из-за того, что подверглись дегенерации и износились хрящевые ткани, является распространенной патологией. При артритах также болит и кружится голова, онемевшая рука трудно поднимается кверху.
При этом патологическом состоянии разрывается диск, расположенный между позвонками. Возникает из-за того, что сильно перегружается шейный позвоночный сегмент. Болеют люди среднего возраста, кому от 35 до 55 лет, часто заболевание провоцируют травмы. При грыжах возникают сильные, резкие болевые ощущения, усиливающиеся при повороте головы. Шея становится менее подвижной, человек ощутит, что у него онемели на руках пальцы.
По симптоматике можно примерно выяснить, где локализована грыжа. Если она находится между 4 и 5 шейным позвонком, то болит поверхностная мышца плеча, которая образует его внешний контур (дельтовидная мышца). Если грыжа локализована между 5 и 6 позвонками шеи, значит, неприятные ощущения возникнут в двуглавой мышце плеча, пациент чувствует, как у него покалывают пальцы рук.
Если поражен диск между 6 и 7 позвонком, то болезненность со слабостью проявится в трехглавой плечевой мышце. Часто немеет наружная зона предплечья. Грыжа может поражать не только шейный, но и иные позвоночные сегменты. Если часто наблюдается обостренный болевой синдром в пояснице, то высока вероятность того, что существует грыжа где-то в поясничном сегменте. Точную локализацию грыжи покажет диагностика.
Миалгии
Миалгия характеризуется спазмированием и болезненностью мышечных тканей. Обостренная болезненность не зависит от измененной позиции тела и физических нагрузок на миоволокна, она не исчезнет даже в спокойном состоянии. Наблюдается гипертермия пораженного участка, пациент быстро утомляется, скован или движения его ограничены. Могут возникнуть судороги с онемением, ощущением тяжести. Также больной сильно потеет, у него кружится голова.
Миалгия может проявиться в виде:
- Фибромиалгии.
- Полимиозита.
- Миозита.
Если на мышцы надавливать, то при фибромиалгиях болезненность обостряется. Болевой синдром распространится диффузно по всему телу.
Миозит проявится сильной болезненностью даже при минимальной двигательной активности. Поражается зачастую шейный позвоночный сегмент, плечи. Если миозит будет прогрессировать, то возникнет мышечная атрофия. При полимиозитах происходит мышечная дистрофия, мышцы ослаблены. Поражается тазовая зона, плечевой пояс, болезненность переходит из одной части тела к другой. Боли мучают человека даже в спокойном состоянии. Также поражаются суставные ткани, легкие с сердцем, органы пищеварения.
Миалгия возникает из-за травмирования, инфекций, нарушенного метаболизма, воздействия низких температур, невротических расстройств, неврозов, нарушенного сна, аутоиммунных патологий, отягощенной наследственности и иных факторов
Остеохондроз
При остеохондрозных изменениях шейного сегмента происходят дистрофические, дегенеративные изменения дисков, находящихся между позвонками. Патология может проявиться у молодых людей, кому меньше 30 лет. Если остеохондроз обострен, то проявится резкая болезненность шейной зоны, пациент чувствует, что голову ему что-то сдавливает, боли иррадиируют к височной зоне. У пациента может ухудшиться зрение, кружиться голова, болеть в зоне сердца, неметь конечности.
Плексит
При этой патологии воспаляются крупные нервные сплетения, сформированные передними ветками нервов спинного мозга. Человек страдает от болевых ощущений шейной области, протекающих приступообразно. Шейные мышцы ослаблены из-за того, что поражен диафрагмальный нерв, пациент может долго икать, нарушается дыхательная функция.
Боль в шее и плече может возникнуть после чрезмерной физической нагрузки или являться следствием травмы, повреждения данного отдела позвоночного столба или сухожилий. Такая проблема распространена среди людей, занимающихся спортом.
Иногда болит между шеей и плечом, наоборот, в результате малой подвижности. С такой проблемой сталкиваются преимущественно офисные работники, которые вынуждены весь рабочий день сидеть за компьютером. Нередко болезненность сопровождается головной болью.
Если рассматривать заболевания, как причину боли в шее и плечах, то на первом месте по распространенности находится остеохондроз. Он диагностируется как у молодого, так и пожилого населения.
Сильная боль в плече и шее при остеохондрозе может возникать на фоне переохлаждения или резких движений. Если болезнь вовремя не лечить, то появляются более тяжелые симптомы, вызванные ущемлением нервных окончаний вследствие деформации и смещения позвонков. Боль усиливается, появляются такие сопутствующие признаки:
- чувство скованности в мышцах;
- ограниченность поворотов в сторону и вращения головой;
- головокружение и головная боль;
- онемение, покалывание или тянущая боль в конечностях.
Следует отметить важную особенность остеохондроза. При поражении левой стороны боль в шее и плече ощущается слева, при ущемлении нерва с правой – справа.
Если не лечить остеохондроз, то может развиться опасное осложнение – стеноз позвоночного канала. Боли в шее и плече справа или слева становятся острыми, не проходят в состоянии покоя. Они сопровождаются потерей двигательной активности.
Почему еще болит шея и плечи? Причины такие:
- Плечелопаточный периартрит. Довольно распространенная причина, почему болит шея и плечи. Чаще периартрит является следствием перенесенной травмы. Воспаление суставной капсулы и сухожилий приводит к болезненности в области плеча, которая усиливается в ночное время. Наблюдается ограничение подвижности руки, вплоть до полной обездвиженности и принятия вынужденного положения.
- Артрит. Это воспаление сустава, которое может иметь травматическое, аутоиммунное и возрастное происхождение. Если болит левая сторона шеи и плечо, то наблюдается онемение и покалывание в левой руке, дополнительно появляется боль в затылке и головокружение.
- Артроз. Это дегенеративно-дистрофическое поражение суставов, чаще вызвано возрастными изменениями. Кроме того, что появляется ноющая боль в шее, которая отдает в плечо, еще наблюдается ограниченность подвижности, отечность суставного сочленения, покраснение и гипертермия кожи, появляется хруст во время движения. Подробнее про артроз→
- Спондилез. Боль в области плеча и шеи может быть вызвана деформацией межпозвоночных суставов и появлением остеофитов. Болезненность, как правило, с одной стороны, проходит в течение недели. Подробнее про спондилез→
- Грыжа. Если сильно болит шея и плечо, то стоит исключить данную опасную патологию. Ее появление может быть связано с травмой или болезнями опорно-двигательного аппарата. Грыжа с левой стороны вызывает сильные боли в шее и плече слева. Кроме этого, наблюдается онемение рук и ограничение подвижности. Подробнее про межпозвоночные грыжи→
- Миалгия. Болят мышцы шеи и плеч по разным причинам – травма, переохлаждение, инфекционные заболевания или обменные нарушения. Особенностью болезненности при миалгии является то, что она не проходит даже в состоянии покоя. Может появляться тошнота, рвота, слабость мышц. Пальпация мышечной ткани болезненна. Без лечения боль в мышцах шеи и плеч может переходить на другие участки тела.
- Плексит. Боль между плечом и шеей может быть вызвана воспалением нервных окончаний. В таком случае она имеет приступообразный характер, сопровождается мышечной слабостью, нарушением чувствительности кожного покрова рук, отечностью в месте прохождения нерва.
- Искривление позвоночного столба. Боль в шейном отделе, которая отдает в плечо, появляется при лордозе, сколиозе и кифозе.
Плече-лопаточный периартрит
Вызывает деформацию суставов. Ревматоидный артрит возникает вследствие сбоя в иммунной системе человека. Посттравматический артрит представляет собой последствие получения травмы. Износ хрящевой ткани способствует развитию остеоартрита. Головокружение, онемение рук и головные боли также могут быть сопутствующими симптомами при перечисленных заболеваниях.
Большие физические нагрузки и травмы являются причиной этого воспалительного заболевания. Боли имеют резкий, сильный характер. Возникают в шее, плече и руке.
Диагностика
Чтобы понять, какая именно патология возникла и не дает нормально существовать больному, необходимо пройти комплекс мероприятий, направленный на диагностику патологии. К основным диагностическим методам относят:
- сбор анамнеза и запись в историю болезни;
- осмотр больного и изучение симптомов заболевания в настоящий период времени;
- лабораторные методы: анализ крови и мочи, которые укажут на наличие воспалительного процесса в организме;
- рентгенография шейного отдела позвоночника с целью выявления вывихов, переломов и других последствий травм. Кроме того, на снимках отчетливо видно наросты, артрозные изменения в суставах позвоночного столба;
- компьютерная или магнитная томография выявляет грыжи и протрузии, сдавливание корешков, наличие опухолей и метастаз в шейном отделе позвоночника.
Запомните! Очень важно не менее одного раза в год посещать врача и сдавать анализы. Раннее выявление патологии помогает облегчить проведение терапии и минимизировать развитие серьезных осложнений.
После того как доктор осмотрел больного, собрал анамнез, он направит пациента на дополнительные диагностические процедуры. Проводят общий с биохимическим анализом крови. Показано ультразвуковое исследование (УЗИ) плеча, желчного пузыря. Также показано артроскопическое исследование сустава плеча, выполняют магнитно-резонансную томографию (МРТ) шеи, затылочной зоны, мозговых сосудов.
Чтобы исключить патологии сердца выполняют электрокардиограмму (ЭКГ). Еще проводят рентген легких.
Направление на обследование выдает лечащий врач.
Профилактика
Чтобы не допустить появление неприятных симптомов необходимо принять ряд профилактических мер. Предотвратить боль в шее помогут регулярные занятия физкультурой в умеренном количестве. Плаванье, йога, легкий бег или ходьба – это оптимальные нагрузки на весь позвоночник, которые укрепят мышцы.
Кроме этого, нужно постоянно следить за своей осанкой, выбирать удобные правильные позы для сна, избегать длительного нахождения в одном положении. Хорошее профилактическое действие от боли в шее окажет расслабляющий массаж. Немаловажно и правильное полноценное питание. В рационе должны быть мясные, молочные продукты, овощи, фрукты и пр.
Соблюдая простые правила, можно избежать развития тяжелых заболеваний, одним из основных симптомов которых является боль в шее.
Профилактические рекомендации:
- в холодное время года укутывать горло шарфом, избегать переохлаждения;
- отказаться от чрезмерных физических нагрузок, не носить тяжелые сумки;
- ежедневно делать утреннюю зарядку;
- следить за осанкой;
- работая целый день за компьютером, делать 10-15 мин. перерывы на зарядку;
- приобрести ортопедическую подушку и матрас;
- отказаться от вредных привычек;
- придерживаться сбалансированного питания.
Если болит шея и плечо, необходимо сразу идти в больницу. Любое заболевание легче лечить на начальной стадии.
Опухоль верхней части правого лёгкого
Заболевание редко является причиной болей, но среди медицинской статистики такие случаи встречаются.
Причины, перечисленные в этом списке – наиболее часто встречающиеся медицинские заболевания, возникновение которых может повлечь за собой болевые симптомы в шее и плече. Не стоит допускать длительных протеканий заболеваний без необходимого лечения. Такие действия могут привести к необратимым последствиям в организме. При частых повторах болевых ощущений, необходимо срочно обратиться в медицинское учреждение.
Причина: патология мягких тканей
Артрит
Для лечения данных видов заболеваний применяются такие методы лечения: назначение противовоспалительных и обезболивающих медикаментозных препаратов («Ибупрофен», «Напроксен», «Ацетаминофен»). Миорелаксанты и антидепрессанты также могут быть назначены в зависимости от причин болевого синдрома.
Боль в плече и в шее лечится теплом. Тепло благоприятно действует на процесс уменьшения болевого синдрома. Как известно, оно способствует расслаблению мышц, улучшению подвижности суставов. Рекомендуется тёплый душ, если есть возможность, на пользу пойдёт посещение бани. Для прогревания используют электрогрелку, если таковой не найдётся, замените её бутылкой с горячей водой.
Полезным будет горячий компресс. Готовится он из полотенца, промоченного в тёплой воде и приложенного к затылочной части шеи. На мокрое полотенце сверху ложится сухое. Такой компресс необходимо держать на теле на протяжении 10 минут.
Лечебный массаж. Нажатие на очаги боли поможет снять болевые ощущения в плече и шее. При массаже улучшается кровообращение в мягких тканях, расслабляются мышцы, что приводит к активизации восстановления тканей.
Лечебная физкультура. Индивидуальный комплекс упражнений вырабатывается индивидуально для каждого клиента. В процессе выполнения гимнастического процесса наблюдается: формирование крепкого мышечного корсета, увеличение гибкости и прочности связок, восстановление объёма движения в позвоночнике и суставах. Боль в плече и в шее постепенно стихает.
Физиотерапия. Назначается физиотерапевтом индивидуально, в зависимости от заболевания и индивидуальных особенностей организма. Существуют такие виды физиотерапии: парафино- и грязелечение, волновая терапия, магнитотерапия, лазерное лечение, бальнеотерапия, рефлексотерапия.
Причина: защемление нерва
Зачастую в случаях
появляется боль в шее и плече справа. Эффективными методами лечения данного недуга являются следующие.
Тракция (вытяжение) позвоночника. Существуют нагрузочные и безнагрузочные, вертикальные и горизонтальные методы вытяжения позвоночника. Для лечения данного вида заболевания применяется только горизонтальное безнагрузочное вытяжение. Дегенерация межпозвонковых дисков происходит вследствие недостатка питательных веществ и влаги, диски теряют упругость и эластичность.
Характерной особенностью данного метода лечения является приостановление процесса дегенерации путём увеличения расстояния между позвонками. Также вытяжение используют для лечения межпозвоночных грыж.
Иногда боль в правом плече и шее лечится хирургическим путем. Если комплексное и регулярное лечение не даёт видимых улучшений и болевой синдром не утихает, необходима операция. Оперативное вмешательство предлагается в таких случаях:
- При соблюдении назначенного лечения боль не утихает.
- Болевой синдром не ослабевает и не проходит в течение 4-6 недель.
- Состояние пациента приводит к инвалидизации, препятствует его нормальной жизнедеятельности.
Если у больного констатируется неврологические симптомы, которые стремительно возрастают, например: онемение больших кожных участков, мышечная слабость (мышцы шеи, плеча, пальцы рук, кисти), то при обнаружении таковых необходимо немедленно обратиться к врачу. Перечисленные симптомы могут свидетельствовать о сильном поражении нервной ткани, и любое промедление может закончиться необратимыми процессами.
При данных видах заболевания обычно назначаются ламинэктомия и микродискэктомия.
Суть ламинэктомии заключается в удалении части межпозвоночного диска, который находится снизу от нервного корешка и удалении фрагмента диска над ним. В 70-80% случаев после проведённой операции у пациентов наблюдается значительное уменьшение болевого синдрома.
https://www.youtube.com/watch?v=dD3O62bgVPM
Микродискэктомия назначается при межпозвоночной грыже. В ходе операции удаляется фрагмент диска, который оказывает давление на нервный корешок.
Следует помнить, что причин возникновения болей в плече и шее может быть множество. Если боль в шее отдает в плечо, то оптимальным вариантом решения данной ситуации является обращение в медицинское учреждение. Не стоит откладывать визит к врачу, ведь от ваших действий напрямую зависит ваше здоровье.
www.myoclinic.ru
3 причины, почему болят спина, шея и плечи
Болезни всё молодеют, и теперь даже двадцатилетние ходят по поликлиникам с теми болями, которые раньше появлялись после пятидесяти. И особенно часто проявляются проблемы со спиной, шеей и плечами. Почему это происходит — узнаешь в этой статье. Разобраться в причинах этих проблем нам помогли специалисты из центра корейской медицины «Часэн».1. Малоподвижный образ жизни
Мы часто упоминаем эту проблему, так как она является самой распространённой причиной болей в спине, шее и плечах в постиндустриальном обществе, перешедшем с заводов с высокой физической активностью в офисы с сидением на одном месте в течение восьми часов. Малоподвижный образ жизни (гиподинамия) вызывает множество проблем, в том числе с:
— Позвоночником. В сидячем положении нагрузка на позвоночник увеличивается в полтора раза. Из-за малоподвижного образа жизни могут возникать сколиоз, остеохондроз, остеопороз, смещение позвоночных дисков и даже межпозвоночная грыжа.
— Шеей. Нарушается кровоснабжение мозга из-за малой подвижности, что приводит к ухудшению памяти, головным болям и другим проблемам. Становится сложно сосредоточиться на работе, и падает продуктивность.
— Плечами. Ссутулившись, человек неосознанно сводит плечи, что приводит к недостаточному кровообращению в области плеч, верхней части спины и шеи. Кроме того, смещается центр тяжести.
Результатом малоподвижного образа жизни становится общее падение качества жизни. Помимо перечисленного, возникают проблемы с сердечно-сосудистой системой, ухудшается мышечный тонус, появляются застойные процессы в органах таза и так далее. Кстати, малоподвижный образ жизни может стать причиной ишемической болезни сердца, сердечно-сосудистой недостаточности, инфаркта и так далее.
Чтобы исключить данную причину болей в спине, шее и плечах, стоит заняться спортом. Лучше всего для этого подходит плаванье, так как в нём задействованы практически все группы мышц. Так как из-за малоподвижного образа жизни мышцы атрофируются, а позвоночник чаще всего искривлён, нагрузка должна увеличиваться постепенно. Резкие физические нагрузки могут привести к травмам.
2. Заболевания
Даже если тебе чуть больше двадцати — не исключено, что у тебя может быть одна из следующих болезней, которые вызывают дискомфорт или боль в спине, шее и плечах:
— Артрит. Проявляется болями в области шеи и плечевого пояса, а также головными болями, чаще всего в затылочной области. Ревматоидный артрит появляется из-за воспаления суставного хряща, что может приводить даже к его разрушению. Также болями в шее может проявляется остеоартрит, который появляется из-за износа хрящевых соединений.
— Артроз. Раньше считался болезнью людей старше сорока, но теперь встречается и у молодых. Причина — функциональное нарушение мышц и связок, которое приводит к быстрому износу хрящей и суставов и вызывает воспаление тканей вокруг сустава. Боль ноющая, усиливающаяся при физической нагрузке. Ограничивает подвижность.
— Остеохондроз. Появляются резкие боли в шее при повороте, головокружения, давящая головная боль, ухудшение зрения.
— Межпозвоночная грыжа. Разрыв диска позвоночника из-за неравномерной нагрузки на позвонки. Может возникать как из-за чрезмерного усердия в физических нагрузках, так и при упомянутом выше малоподвижном образе жизни с неправильной осанкой. Проявляется резкой болью, которая усиливается при длительном статическом положении. С межпозвоночной грыжей ограничивается подвижность шеи, появляется онемение кистей, пальцев и предплечья.
— Плечелопаточный периартрит. Чаще всего возникает из-за слишком большой физической нагрузки или травм. Острая боль в плече сменяется на тянущую, приводит к ограничению подвижности плеча.
— Подагра. Возникает из-за высокого уровня содержания молочной кислоты в организме. Болезнь появляется из-за злоупотребления белковой пищей (в наше время чаще всего из-за фастфуда) и алкоголем. Кстати, мужчины страдают подагрой в десять раз чаще женщин. Подагра характеризуется резкой болью, отёком и покраснением суставов, а также жаром в области суставов.
И это только часть заболеваний, которые могут проявляться в виде боли в спине, шее и плечах. При возникновении перечисленных симптомов немедленно обратись к врачу. Как рассказали эксперты из центра корейской медицины «Часэн», им нередко приходится сталкиваться с вышеописанными заболеваниями. В этом случае специалисты советуют не затягивать с лечением. К примеру, в «Часэне» практикуют метод Чуна — мануальную терапию, призванную исправить проблемы, причиной которых являются патологические нарушения баланса позвоночника, костей и суставов, хронические спазмы в мышцах, нарушение циркуляции крови и так далее. При использовании этого метода восстанавливается анатомическая биомеханика с помощью специального оборудования с пневмоподъёмником.
3. Лишний вес и чрезмерная физическая нагрузка
Человеческие кости могут выдержать до полутора тонн продольной нагрузки, тогда как предельный вес для позвоночника составляет не более 650 килограммов. Самые сильные пауэрлифтеры могут поднимать на плечах штангу до 500 килограммов. К примеру, знаменитый тяжеловес Валентин Дикуль мог поднять штангу весом 450 килограммов. Учти, что речь идёт о кратковременных нагрузках, которые испытывают сильные натренированные спортсмены, тогда как для обычного человека допустимые нагрузки существенно ниже. Чем больше вес жира, тем сильнее нагрузка на позвоночник, который тянет за собой в том числе шею и плечи. При этом некорректно сравнивать 120-килограммового спортсмена и полного человека с таким же весом, так как у спортсмена мышцы являются корсетом, удерживающим кости. У полного же жир не держит кости, а, наоборот, создаёт дополнительную нагрузку, что приводит к проявлению артритов, артрозов, межпозвоночных грыж и тому подобных заболеваний.
Решение данной проблемы — плавное снижение веса с постепенным повышением нагрузки, так как чрезмерная физическая активность при атрофированных мышцах и слабой сердечно-сосудистой системе может привести к серьёзным травмам (мышцы слишком слабые и не могут держать большое количество жира, что приводит к разрывам тканей), инфаркту и другим проблемам.
Что касается чрезмерной физической нагрузки, то она нередко становится причиной болезненных ощущений в спине, шее и плечах из-за микротравм, которые возникают после каждой тренировки. Чрезмерная нагрузка может привести к излишнему давлению на суставы и позвонки, что является причиной их истирания и слишком сильного сжатия, из-за чего образуются трещины. У бодибилдера из-за резкого поднятия тяжёлой штанги от пола или в становой может произойти разрыв межпозвоночных дисков, связок, мышц спины и плеч. Всё это может привести к госпитализации с последующей долгой реабилитацией, а также в некоторых случаях к частичному или полному параличу из-за передавленных нервных окончаний и повреждения спинного мозга. Поэтому силовые тренировки должны проходить только под присмотром квалифицированного тренера.
Специалисты из центра корейской медицины «Часэн» занимаются реабилитацией (в том числе и после спортивных травм) и рекомендуют повышать нагрузку плавно, чтобы избежать проблем. Если травмы всё же получены, то есть высокоэффективный способ лечения, разработанный центром «Часэн», — двигательная акупунктура MSAT. В этом случае вводятся акупунктурные иглы, после чего пациент должен совершать плавные двигательные упражнения, что способствует регулированию функции кровяных сосудов и стимуляции кровообращения, снимает боли из-за спазмов мышц и применяется для лечения заболеваний опорно-двигательного аппарата при растяжениях и спортивных травмах.brodude.ru












 В детстве гематомы или другие травмы — постоянные спутники веселых каникул, катания на велосипеде или скейте и различных подвижных игр. Ребенку нужно объяснять с самого детства, что для быстрого заживления необходимо выполнять простые правила:
В детстве гематомы или другие травмы — постоянные спутники веселых каникул, катания на велосипеде или скейте и различных подвижных игр. Ребенку нужно объяснять с самого детства, что для быстрого заживления необходимо выполнять простые правила:

 В соответствии с зоной локализации выделяют несколько распространенных типов разрывов мениска:
В соответствии с зоной локализации выделяют несколько распространенных типов разрывов мениска: Чтобы понять, что такое разрыв мениска, необходимо знать строение коленного сочленения и какую роль в нем выполняет данный элемент. Говоря простыми словами, мениск – внутрисуставная структура, своего рода хрящевая прокладка между большеберцовой и бедренной костями, отвечающая за амортизацию, равномерно распределяющая нагрузку, смягчающая толчки, трение сочленяющихся поверхностей. Он состоит из волокнистого хряща, достаточно подвижный, имеет свойство растягиваться, но природная эластичность не спасает его от разрывов в случае резкого движения, травмы.
Чтобы понять, что такое разрыв мениска, необходимо знать строение коленного сочленения и какую роль в нем выполняет данный элемент. Говоря простыми словами, мениск – внутрисуставная структура, своего рода хрящевая прокладка между большеберцовой и бедренной костями, отвечающая за амортизацию, равномерно распределяющая нагрузку, смягчающая толчки, трение сочленяющихся поверхностей. Он состоит из волокнистого хряща, достаточно подвижный, имеет свойство растягиваться, но природная эластичность не спасает его от разрывов в случае резкого движения, травмы.





 Боль, ограничение подвижности, отек и кровоизлияние – признаки растяжения кисти
Боль, ограничение подвижности, отек и кровоизлияние – признаки растяжения кисти Иммобилизация жесткого типа
Иммобилизация жесткого типа Обезболивающие и противовоспалительные препараты
Обезболивающие и противовоспалительные препараты
 Обычно такие травмы характерны для таких людей, у которых основная физическая нагрузка падает на руки. К группам риска можно отнести спортсменов, вязальщиц, грузчиков и людей подобных профессий. В бытовых условиях травма может появиться при падении человека на выставленную вперед свою собственную руку. Спортсмены получают растяжения после исполнения различных отжиманий при поднятии тяжелой штанги, гири, или гантели. Гимнасты имеют все шансы получить подобную травму во время выполнения разнообразных упражнений на кольцах или турнике. Часто спортсмены получают подобные повреждения, когда находятся в положении лежа и выполняют силовые упражнения различной сложности.
Обычно такие травмы характерны для таких людей, у которых основная физическая нагрузка падает на руки. К группам риска можно отнести спортсменов, вязальщиц, грузчиков и людей подобных профессий. В бытовых условиях травма может появиться при падении человека на выставленную вперед свою собственную руку. Спортсмены получают растяжения после исполнения различных отжиманий при поднятии тяжелой штанги, гири, или гантели. Гимнасты имеют все шансы получить подобную травму во время выполнения разнообразных упражнений на кольцах или турнике. Часто спортсмены получают подобные повреждения, когда находятся в положении лежа и выполняют силовые упражнения различной сложности.
 В таких случаях применяется следующая методика:
В таких случаях применяется следующая методика: Если растяжение мышц приняло у пациента хронический характер и при острой форме травмы, врачи рекомендуют использовать противовоспалительные препараты. Если они не помогают, то переходят на применение глюкокортикоидов в виде мази. Эти лекарства выполнены на гормональной основе, поэтому имеют много противопоказаний и побочных явлений. Для их использования надо пройти консультацию у лечащего врача.
Если растяжение мышц приняло у пациента хронический характер и при острой форме травмы, врачи рекомендуют использовать противовоспалительные препараты. Если они не помогают, то переходят на применение глюкокортикоидов в виде мази. Эти лекарства выполнены на гормональной основе, поэтому имеют много противопоказаний и побочных явлений. Для их использования надо пройти консультацию у лечащего врача. Растяжение связок кисти руки — это проблема, которая часто встречается не только у взрослых, но и у детей.
Растяжение связок кисти руки — это проблема, которая часто встречается не только у взрослых, но и у детей. Дети тоже подвергаются такому виду растяжения. Нередко это происходит по вине родителей. Если упавшего ребенка резко поднимать за руку, то очень легко спровоцировать травму кисти руки.
Дети тоже подвергаются такому виду растяжения. Нередко это происходит по вине родителей. Если упавшего ребенка резко поднимать за руку, то очень легко спровоцировать травму кисти руки.
 К характерным симптомам растяжения связок кисти руки относят следующие:
К характерным симптомам растяжения связок кисти руки относят следующие: Обеспечить полную неподвижность пораженной кисти. Для этого понадобится повязка на кисть руки при растяжении. Лучше всего подойдут эластичные бинты. При их отсутствии можно воспользоваться платком или шарфом. Это нужно сделать так, чтоб не нарушить кровоснабжение пораженного участка. При правильном наложении повязки кожа должна быть теплой и без синюшности. Расположить руку на возвышение — это уменьшит отечность. После этого необходимо снять болевые ощущения и отек. Для этого следует приложить холод. Можно использовать грелку с холодной водой или пакет со льдом. Потребуется несколько подходов. Подержать холод 15 минут, затем сделать перерыв на такое же время и снова приложить грелку или пакет со льдом. При сильных болевых ощущениях нужно принять обезболивающее средство.
Обеспечить полную неподвижность пораженной кисти. Для этого понадобится повязка на кисть руки при растяжении. Лучше всего подойдут эластичные бинты. При их отсутствии можно воспользоваться платком или шарфом. Это нужно сделать так, чтоб не нарушить кровоснабжение пораженного участка. При правильном наложении повязки кожа должна быть теплой и без синюшности. Расположить руку на возвышение — это уменьшит отечность. После этого необходимо снять болевые ощущения и отек. Для этого следует приложить холод. Можно использовать грелку с холодной водой или пакет со льдом. Потребуется несколько подходов. Подержать холод 15 минут, затем сделать перерыв на такое же время и снова приложить грелку или пакет со льдом. При сильных болевых ощущениях нужно принять обезболивающее средство. Начинают процесс с циркулярного цикла оборотов бинта вокруг запястья. Затем бинтуется тыльная часть кисти руки. После этого бинт проходит через межпальцевый промежуток и возвращается на тыльную часть кисти. Образуется перекрещивание в области лучезапястного сустава. Поврежденную руку нужно подвесить на косынку. Это обеспечит фиксирование сустава в одном положении и его неподвижность. Если повязку наложить неправильно, то она ослабнет, начнет сползать, вызовет боль или нарушит кровообращение. Наматывать эластичный бинт нужно вымытыми руками. Во время процедуры пострадавший должен занять удобную позу и не двигаться. Руку нужно согнуть в локте и немного отвести от туловища. Это позволит руке находиться в удобном положении после бинтования. Начинать мотать эластичный бинт следует от запястья к кисти. Для прочного закрепления эластичного бинта первые два оборота должны полностью закрывать друг друга. А каждый следующий оборот — прикрывать предыдущий слой. Последние два оборота также необходимо намотать друг на друга.
Начинают процесс с циркулярного цикла оборотов бинта вокруг запястья. Затем бинтуется тыльная часть кисти руки. После этого бинт проходит через межпальцевый промежуток и возвращается на тыльную часть кисти. Образуется перекрещивание в области лучезапястного сустава. Поврежденную руку нужно подвесить на косынку. Это обеспечит фиксирование сустава в одном положении и его неподвижность. Если повязку наложить неправильно, то она ослабнет, начнет сползать, вызовет боль или нарушит кровообращение. Наматывать эластичный бинт нужно вымытыми руками. Во время процедуры пострадавший должен занять удобную позу и не двигаться. Руку нужно согнуть в локте и немного отвести от туловища. Это позволит руке находиться в удобном положении после бинтования. Начинать мотать эластичный бинт следует от запястья к кисти. Для прочного закрепления эластичного бинта первые два оборота должны полностью закрывать друг друга. А каждый следующий оборот — прикрывать предыдущий слой. Последние два оборота также необходимо намотать друг на друга. Компресс на поврежденный участок из сырого картофеля и лука. Для приготовления понадобится головка репчатого лука и большой картофель. Ингредиенты следует измельчить и добавить немного свежей или квашенной капусты. Затем нужно взять глину и разбавить кефиром. Все ингредиенты перемешать и наложить средство на больной сустав на ночь. Тесто на основе воды, муки и соли. Необходимо сделать лепешку и приложить ее к пораженному участку. Сверху укутать полотенцем. Снять после того, как тесто полностью затвердеет. От правильно выполненной процедуры, зависит то, через сколько времени пройдет боль. Если стадия не острая, симптомы исчезнут в течение трех суток. Луковая кашица. Лук нужно измельчить при помощи блендера и добавить в него сахар. Полученную массу выложить на марлю или ситцевую ткань и нанести на кисть. В домашних условиях можно приготовить яично-мыльную смесь. Для этого следует натереть брусок хозяйственного мыла на мелкой терке, добавить сырой куриный желток и немного воды. Средство используют в качестве повязок на больное место. Перед сном можно сделать компресс из водки. Но оставлять его на ночь не следует. Мазь на основе чеснока и мяты. Для приготовления нужно сделать из чеснока кашицу и измельчить листья мяты. Все перемешать и залить горячим свиным жиром. Средство должно немного постоять, затем его следует процедить и втирать три раза на день в поврежденный участок.
Компресс на поврежденный участок из сырого картофеля и лука. Для приготовления понадобится головка репчатого лука и большой картофель. Ингредиенты следует измельчить и добавить немного свежей или квашенной капусты. Затем нужно взять глину и разбавить кефиром. Все ингредиенты перемешать и наложить средство на больной сустав на ночь. Тесто на основе воды, муки и соли. Необходимо сделать лепешку и приложить ее к пораженному участку. Сверху укутать полотенцем. Снять после того, как тесто полностью затвердеет. От правильно выполненной процедуры, зависит то, через сколько времени пройдет боль. Если стадия не острая, симптомы исчезнут в течение трех суток. Луковая кашица. Лук нужно измельчить при помощи блендера и добавить в него сахар. Полученную массу выложить на марлю или ситцевую ткань и нанести на кисть. В домашних условиях можно приготовить яично-мыльную смесь. Для этого следует натереть брусок хозяйственного мыла на мелкой терке, добавить сырой куриный желток и немного воды. Средство используют в качестве повязок на больное место. Перед сном можно сделать компресс из водки. Но оставлять его на ночь не следует. Мазь на основе чеснока и мяты. Для приготовления нужно сделать из чеснока кашицу и измельчить листья мяты. Все перемешать и залить горячим свиным жиром. Средство должно немного постоять, затем его следует процедить и втирать три раза на день в поврежденный участок.  Компресс из чеснока и лимонного сока. Необходимо измельчить чеснок и выдавить в кашицу сок из лимона. Полученное средство процедить, обмакнуть в нем марлю и приложить компресс на поврежденную область. Держать до момента, когда марля не станет теплой. Затем снова пропитать и повторить процедуру. Это делать нужно раз в день до тех пор, пока не наступит облегчение. Настойка на спирту из чеснока, уксуса и водки. Все ингредиенты в равных количествах нужно перемешать и настоять в течение двух недель. Затем средство процедить и добавить несколько капель эфирного масла эвкалипта. Наносить на кисть утром днем и вечером до наступления улучшения. Кашица из алоэ. Для приготовления нужно размять листья растения и приложить к больному участку. Сверху накрыть тканью и укутать полотенцем. Это создаст тепло и усилит эффект.
Компресс из чеснока и лимонного сока. Необходимо измельчить чеснок и выдавить в кашицу сок из лимона. Полученное средство процедить, обмакнуть в нем марлю и приложить компресс на поврежденную область. Держать до момента, когда марля не станет теплой. Затем снова пропитать и повторить процедуру. Это делать нужно раз в день до тех пор, пока не наступит облегчение. Настойка на спирту из чеснока, уксуса и водки. Все ингредиенты в равных количествах нужно перемешать и настоять в течение двух недель. Затем средство процедить и добавить несколько капель эфирного масла эвкалипта. Наносить на кисть утром днем и вечером до наступления улучшения. Кашица из алоэ. Для приготовления нужно размять листья растения и приложить к больному участку. Сверху накрыть тканью и укутать полотенцем. Это создаст тепло и усилит эффект. Период реабилитации имеет особое значение при лечении растяжения. Травмированный участок длительное время находился в неподвижном состоянии, поэтому разработка кисти руки после растяжения играет важную роль.
Период реабилитации имеет особое значение при лечении растяжения. Травмированный участок длительное время находился в неподвижном состоянии, поэтому разработка кисти руки после растяжения играет важную роль.







 Лечебная физкультура – это основной метод лечения плоскостопия
Лечебная физкультура – это основной метод лечения плоскостопия
















 См. Информацию о пациенте на грыже поясничного диска, написанную авторами.
См. Информацию о пациенте на грыже поясничного диска, написанную авторами.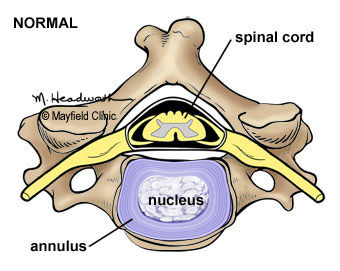
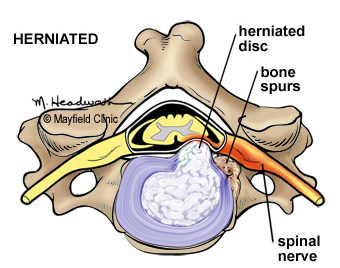 Рисунок 1. Нормальный диск и грыжа межпозвоночного диска. Заполненный гелем материал ядра выходит через разрыв в кольцевом пространстве диска и сжимает спинной нерв.
Рисунок 1. Нормальный диск и грыжа межпозвоночного диска. Заполненный гелем материал ядра выходит через разрыв в кольцевом пространстве диска и сжимает спинной нерв. Рисунок 2. МРТ (вид сбоку) показывает грыжу диска между позвонками C4 и C5. Также показаны признаки стеноза позвоночника, сужение позвоночного канала, которое придает спинному мозгу изогнутый вид.
Рисунок 2. МРТ (вид сбоку) показывает грыжу диска между позвонками C4 и C5. Также показаны признаки стеноза позвоночника, сужение позвоночного канала, которое придает спинному мозгу изогнутый вид. Рисунок 3. При сращении позвоночника металлическая пластина и винты используются для удержания костного трансплантата между позвонками. Через 3-6 месяцев новая кость заполняет пространство, образуя один твердый кусок кости.
Рисунок 3. При сращении позвоночника металлическая пластина и винты используются для удержания костного трансплантата между позвонками. Через 3-6 месяцев новая кость заполняет пространство, образуя один твердый кусок кости.