Нижняя часть ноги: Анатомия нижних конечностей человека – строение костей, мышц и сосудов
Нижняя часть ступни
Wellness Blog
 Нога является парным органом опоры и движения человека. Это часть опорно-двигательной системы от верхней части бедра до нижней части стопы. Ноги выполняют опорную функцию, двигательную функцию (ходьба, бег, прыжки, ползание, плавание) и другие функции.
Нога является парным органом опоры и движения человека. Это часть опорно-двигательной системы от верхней части бедра до нижней части стопы. Ноги выполняют опорную функцию, двигательную функцию (ходьба, бег, прыжки, ползание, плавание) и другие функции.
Внешнее строение ноги человека
Анатомически нога состоит из трех основных частей: бедра, голени и стопы.
Бедро состоит из бедренной кости и надколенника, который защищает коленный сустав. На передней поверхности бедра находятся квадрицепсы, а на задней – двуглавая мышца бедра и связанные с ней сгибатели бедра.
Голень образована большой и малой берцовыми костями, к которым присоединяется надколенник. Большеберцовая и малоберцовая кости внизу заканчиваются внутренней и наружной лодыжкой. В голени различают переднюю и заднюю области.
Стопа состоит из множества мелких костей. Часть стопы, которая соприкасается с поверхностью земли, называется ступней (подошвой), а противоположная ей верхняя сторона стопы называется тыльной стороной стопы. В ступне выделяют передний (пальцы и подушечка стопы), средний (свод стопы) и задний (пятка) отделы. Свод стопы – это часть стопы, которая со стороны подошвы не касается земли, а с тыльной стороны образует подъем ступни.
Сочленение бедренной и тазовой кости называют тазобедренным суставом, сочленение бедренной и берцовой костей – коленным суставом, берцовых костей с костями стопы – голеностопным суставом.
Выделяют следующие области ноги: ягодичную, переднюю и заднюю области бедра, переднюю и заднюю области колена, переднюю и заднюю области голени, переднюю и заднюю, наружную и внутреннюю области голеностопного сустава, область тыла стопы и область подошвы.
Рисунок 1. Строение ноги человека

1. Первый палец ноги (большой).
2. Второй палец ноги.
3. Третий палец ноги (средний).
4. Четвертый палец ноги (безымянный).
5. Пятый палец ноги (мизинец).
6. Подушечка пальца – мышечное утолщение на внутренней стороне крайней фаланги пальцев.
7. Фаланга пальца ноги – несгибаемая часть пальца.
8. Носок – передняя часть стопы и ступни с пальцами ног.
9. Подошва ноги – соприкасаемая с поверхностью часть, на которой стоит нога.
10. Пятка – задняя часть стопы и ступни.
11. Стопа – самая нижняя часть стопы ноги или её основание.
12. Ахилл – сухожилие и часть ноги в районе ступни над пяткой, «ахиллесова пята»)
13. Вена.
14. Подъём ступни ноги – средняя верхняя часть стопы в расстоянии от подошвы до её передней части у голеностопного сустава.
15. Голеностопный сустав – подвижная часть между голенью и ступнёй в районе пятки.
16. Сустав пальца ноги – сгибаемая часть пальца.
17. Лодыжка – выпирающие косточки голеностопного сустава или костное образование дистального отдела голени.
18. Голень – ниже колена и до голеностопного сустава.
19. И́кра – задняя мышечная часть голенища в районе икроножной мышцы (ударение в термине на первый слог).
20. Колено – вся средняя передняя часть сгиба ноги между бедром и голенищем, а также — коленная чашечка.
21. Подколенный сгиб – вся средняя задняя подколенная часть сгиба ноги между ляжкой и икроножной мышцей.
22. Коленная чашечка – покрывающая коленный сустав в передней, наружной части сгиба ноги кость в виде изогнутой пластины или «чашечки».
23. Верхняя часть бедра – передняя часть ноги от живота до колена.
24. Внешняя часть бедра – внешняя или боковая часть ноги от пояса до коленного сустава.
25. Ляжка – внутренняя и задняя часть бедра от промежности и ягодиц до подколенного сгиба.
26 Ягодицы.
27. Ноготь.
28. Основание ногтя пальца ноги.
29. Щиколотка – боковая поверхность голеностопного сустава.
30. Ступня – вся часть от голеностопного сустава и ниже.
31. Внутренние связки и сухожилия пальцев ног.
Кости стопы
В стопе различают предплюсну, плюсну и кости пальцев стопы.
Предплюсна
Предплюсна, tarsus, образуется семью короткими губчатыми костями, ossa tarsi, которые наподобие костей запястья расположены в два ряда. Задний, или проксимальный, ряд слагается из двух сравнительно крупных костей: таранной и лежащей под ней пяточной.
Передний, или дистальный, ряд состоит из медиального и латерального отделов. Медиальный отдел образован ладьевидной и тремя клиновидными костями. В латеральном отделе находится только одна кубовидная кость.
В связи с вертикальным положением тела человека стопа несет на себе тяжесть всего вышележащего отдела, что приводит к особому строению костей предплюсны у человека в сравнении с животными.
Так, пяточная кость, находящаяся в одном из главных опорных пунктов стопы, приобрела у человека наибольшие размеры, прочность и удлиненную форму, вытянутую в переднезаднем направлении и утолщенную на заднем конце в виде пяточного бугра, tuber calcanei.
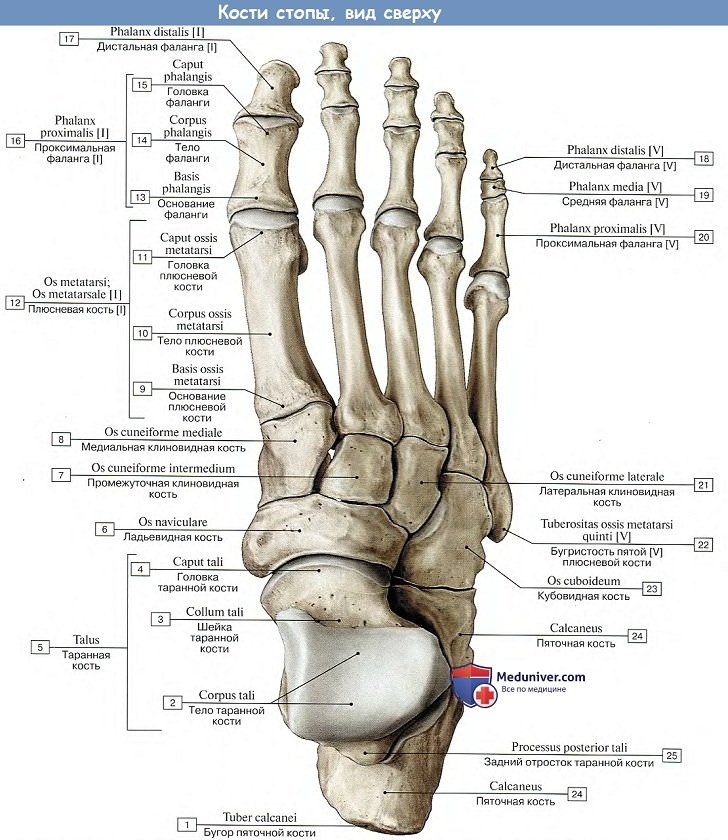
Таранная кость приспособилась для сочленений с костями голени (вверху) и с ладьевидной костью (спереди), чем и обусловлена ее большая величина и форма и наличие на ней суставных поверхностей. Остальные кости предплюсны, также испытывающие на себе большую тяжесть, стали сравнительно массивными и приспособились к сводчатой форме стопы.
1. Таранная кость, talus, состоит из тела, corpus tali, которое впереди продолжается в суженную шейку, collum tali, оканчивающуюся овальной выпуклой головкой, caput tali, с суставной поверхностью для сочленения с ладьевидной костью, facies articularis navicularis.
Тело таранной кости на своей верхней стороне несет так называемый блок, trochlea tali, для сочленения с костями голени. Верхняя суставная поверхность блока, facies superior, место сочленения с дистальной суставной поверхностью большеберцовой кости, выпукла спереди назад и слегка вогнута во фронтальном направлении.
Лежащие по обеим сторонам ее две боковые суставные поверхности блока, facies malleolares medialis et lateralis, являются местом сочленения с лодыжками.
Суставная поверхность для латеральной лодыжки, facies malleolaris lateralis, загибается внизу на отходящий от тела таранной кости боковой отросток, processus lateralis tali.
Позади блока от тела таранной кости отходит задний отросток, processus posterior tali, разделенный канавкой для прохождения сухожилия m. flexor hallucis longus.
На нижней стороне таранной кости имеются две (передняя и задняя) суставные поверхности для сочленения с пяточной костью. Между ними проходит глубокая шероховатая борозда sulcus tali.
2. Пяточная кость, calcaneus. На верхней стороне кости находятся суставные поверхности, соответствующие нижним суставным поверхностям таранной кости. В медиальную сторону отходит отросток пяточной кости, называемый sustentaculum tali, опора таранной кости. Такое название дано отростку потому, что он поддерживает головку таранной кости.
Суставные фасетки, находящиеся в переднем отделе пяточной кости, отделены от задней суставной поверхности этой кости посредством борозды, sulcus calcanei, которая, прилегая к такой же борозде таранной кости, образует вместе с ней костный канал, sinus tarsi, открывающийся с латеральной стороны на тыле стопы. На латеральной поверхности пяточной кости проходит борозда для сухожилия длинной малоберцовой мышцы.
На дистальной стороне пяточной кости, обращенной в сторону второго ряда костей предплюсны, находится седловидная суставная поверхность для сочленения с кубовидной костью, facies articularis cuboidea.
Сзади тело пяточной кости заканчивается в виде шероховатого бугра, tuber calcanei, который в сторону подошвы образует два бугорка — processus lateralis и processus medialis tuberis calcanei.
3. Ладьевидная кость, os naviculare, расположена между головкой таранной кости и тремя клиновидными костями. На своей проксимальной стороне она имеет овальную вогнутую суставную поверхность для головки таранной кости. Дистальная поверхность разделяется на три гладкие фасетки, сочленяющиеся с тремя клиновидными костями. С медиальной стороны и книзу на кости выдается шероховатый бугор, tuberositas ossis navicularis, который легко прощупывается через кожу. На латеральной стороне часто встречается небольшая суставная площадка для кубовидной кости.
4, 5, 6. Три клиновидные кости, ossa cuneiformia, называются так по своему наружному виду и обозначаются как os cuneiforme mediale, intermedium et laterale. Из всех костей медиальная кость самая большая, промежуточная — самая маленькая, а латеральная — средних размеров. На соответствующих поверхностях клиновидных костей находятся суставные фасетки для сочленения с соседними костями.
7. Кубовидная кость, os cuboideum, залегает на латеральном краю стопы между пяточной костью и основаниями IV и V плюсневых костей. Сообразно этому в соответствующих местах находятся суставные поверхности. На подошвенной стороне кости выдается косой валик, tuberositas ossis cuboidei, впереди которого проходит борозда, sulcus tendinis m. peronei longi.
НОГА, СТОПА, ЩИКОЛОТКА И ЛОДЫЖКА…
Поговорим немного о Теле Человека…
Что в теле человека называется Ногой?
Сейчас Ногой мы называем всю свою ногу – от начала Бедра и до Подошвы, до Кончиков Ногтей на пальцах ног.
Но исходно Ногой называется только верхняя поверхность Стопы. Так называется только поверхность Стопы от кончиков ногтей на пальцах и до… чуть выше Щиколотки и Лодыжки…
… И здесь всё нуждается в особых пояснениях.
Сейчас люди забыли, что как в теле называется по-русски, и почему оно так называется. Набор слов известен, но точные их значения повсеместно забыты.
Что касается Ноги, то слов, связанных с нею в русском языке много.
Сейчас в науке о строении тела, которая называется Анатомия, принято и Щиколотку, и Лодыжку называть одинаково – Лодыжка.
Щиколотка и Лодыжка есть выступы нижних концов берцовых костей над стопой. Эти выступы в Анатомии называются Латеральная Лодыжка и Медиальная Лодыжка, что означает Внешняя Лодыжка и Внутренняя Лодыжка.
Латинское слово «Латеральный» означает Боковой, а слово «Медиальный» означает Серединный.
Но значения русских слов «Щиколотка» и «Лодыжка» разные.
А то не было бы и разных русских слов! В русском языке так называемых Синонимов нет.
Исходно по-русски Щиколоткой называется только Внешний Выступ Кости над Стопой. Только Внешний!
Щиколотка есть выступ на конце Внешней Малой Берцовой Кости.
А Лодыжкой называется только Внутренний Выступ Кости над стопой. Только Внутренний!
Лодыжка – это выступ на Большой Берцовой Кости ноги.
Снаружи обеих стоп – Щиколотки, а снутри – Лодыжки.
Внешняя сторона стопы называется Щека Стопы. По-другому она называется Щведа с ударением на «А», но сейчас произносится как «Шведа».
Внутренняя сторона стопы называется Щёчка Стопы. А по-другому – Кида или Кеда с ударением на «А».
…Лодыжка и Щиколотка находятся почти на одном уровне, одна прямо напротив другой.
Место, с которого начинается расширение голени к Щиколотке и Лодыжке, есть одна из Линий Тела. Сзади на этой Линии находятся нижние концы Икроножных Мышц, и примерно здесь начинается Ахиллово Сухожилие.
У этой Линии Тела есть несколько названий: Кандала или по-другому Кайдана, Наножник, Кова, Пута или Уза…
… Но Синонимов в русском языке не бывает. Раз есть разные слова, значит, они имеют разные значения. Так устроен русский язык.
Линию Голени, которая называется в зависимости от обстоятельств Наножник, Пута или Уза, в одежде ног охватывает резиночка носка.
… Так вот, верх Стопы от кончиков ногтей и до Линии Пута или Уза по-русски называется Нога.
И все остальные части или поверхности Ноги Ногой не назывались. У них у всех есть свои собственные названия – Бедро, Колено, Голень и так далее.
Сейчас мы Ногу называем Подъёмом Стопы. Но Нога – это не только Подъём Стопы, но и расстояние от этого Подъёма вверх до Путы или Узы.
Дальше вверх – уже Голень.
По-другому можно сказать, Нога есть Свод Стопы плюс Голеностоп.
Сводом Стопы называется тот самый Подъём Ноги, который, бывает, не даёт нам что-то на Ногу надеть, а Голеностопом называется то место, где соединяются Свод Стопы и Голень.
… Кстати.
Длина Ноги взрослого мужчины со стопой примерно сорок второго — сорок третьего размера равна, так считается, Двенадцати Дюймам. Да она и на самом деле примерно равна Двенадцати Дюймам. Двенадцать Дюймов есть один Фут. И не по-русски Нога так и называется – Фут (Foot).
Отсюда название игры Футбол. В Футбол играют в основном тем местом, что называется Футом или по-русски — Ногой.
… Сейчас все знают, что Двенадцать Дюймов, то есть Один Фут, равны примерно Тридцати с половиной сантиметрам, но никто не знает, какая именно часть стопы имеет такую длину.
И все понимают, что Фут находится где-то на Стопе, но не знают, что же нужно измерять, чтобы получился Фут. Ведь размер Подошвы-то явно меньше, чем Один Фут.
… Слово «Нога» есть сильно сокращённое чтение исходной основы. В обратную сторону это слово читается как «Гон».
Со словом «Гон» в одном изводе состоят слова «Гнать», «Гонять» и ещё много других слов.
Поэтому, играя в футбол, мы говорим, что мы «Гоняем Мяч».
И когда мы говорим, что кто-то кому-то Наступил На Ногу, мы имеем в виду именно то место, о котором сейчас говорим…
Стопа есть название всей Стопы. Её верхняя поверхность называется Нога, а нижняя поверхность Стопы называется Ступня.
У Ступни есть ещё много других названий. По-другому она называется Подошва, Топа и Шлёпа.
От слова «Ступня» происходят слова «Ступать», «Стоп» и «Стоять», а от слова «Топа» происходят слова «Топот» и «Топать».
… И теперь пора сообщить вам об одном очень важном обстоятельстве.
Ранее мы уже говорили, что по Ясне Тела передняя поверхность Бёдер, Коленей и Голеней есть как бы продолжение поверхности Живота. По-другому можно сказать, что поверхность Живота и передние поверхности Бёдер, Коленей и Голеней есть Одно Целое.
Вот так интересно устроено наше Тело!
… Так вот, общая Поверхность Тела, которую мы называем Животом, от самого низа Живота продолжается дальше по Бёдрам и ещё дальше по Голеням до этих самых Линий – Путы, Узы или до резиночки носков.
А от этих Линий вниз уже начинаются Верхние Поверхности Стоп, которые называются Ноги.
Так как В Теле пониже самого Живота находятся Половые Органы, то ниже Поверхностей Голеней находятся поверхности, соответствующие Половым Органам. А это есть Ноги.
Таким образом, получается, Ноги соответствуют Половым Органам!
А так как Ноги есть Гоны, то Половые Органы, так получается, соответствуют Гонам.
И это есть важное обстоятельство.
… Кстати.
Тот период у всех животных, когда они ищут себе пару для продолжения рода, по-русски называется Гон.
По-другому сказать, Гон есть поведение зверей в брачный период.
И ещё…
Становится более понятным выражение «Кто-то Кого-то Отфутболил»…
Строение стопы
Сводчатая конструкция и множество небольших сочленений придают стопе прочность, но в то же время она гибкая и эластичная. Подтаранный сустав — важная составляющая этого механизма, плюснефаланговые сочленения нужны для ходьбы, таранная кость стопы разделяет голень и ступню. Непростое строение нижней части ноги обеспечивает движение человека и служит опорой во время стояния.
Строение суставов стопы
Плюсневые костные структуры
Согласно анатомии к этой группе относится несколько сочленений и добавочные кости стопы человека, которые образуют 3 вида сцепления под названием клиновидно-плюсневый сустав:
- Внутренний включает основание 1-й плюсневой и медиальной.
- Средний — 2 и 3-я плюсневые с промежуточной и латеральной клиновидной.
- Наружный объединяет 4 и 5 плюсневые и кубовидную кости.
Предплюсне-плюсневые суставы практически неподвижны, формируют твердую основу ступни.
Межплюсневые
Подвижные сочленения нижней конечности складываются из взаимно обращенных основ плюсневых костей. Они поперечно расположены и фиксируют суставные капсулы. Образовавшееся пространство формирует межкостный плюсневый промежуток, где располагается межкостная связка для поддержки суставной поверхности. Межплюсневые соединения малоподвижны.
Плюснефаланговые
Анатомическое строение структуры относит ее к шаровидному типу. Она включает суставные стороны головок 5 плюсневых костей и основания фаланг. Отделы сочленения имеют капсулы, которые слабо натянуты, их задняя часть крепится по краям соединения. Между головками находится поперечное сухожилие. Этот отдел на стопе испытывает максимальную нагрузку от массы тела, поэтому наиболее подвержен травмам.
Межфаланговые
Подвижные соединения объединяют между собой фаланги пальцев на ногах: проксимальные, промежуточные и дистальные. Внешний вид обуславливает их отношение к группе блоковидных. Внизу тонкие суставные капсулы усилены подошвенной связкой, а по бокам коллатеральной. Межфаланговые костные соединения участвуют в выпрямлении и сгибании пальцев ног.
Межпредплюсневые
Их отличия обусловлены сложной анатомией синовиальных суставов. Межпредплюсневые соединения представлены целой группой, которые формируют кости предплюсневой части стопы. Вся группа суставов двигается одновременно. Основные их движения обеспечивают переднезаднее направление, а также возможны повороты наружу и внутрь.
Подтаранный
Состоит из пяточной (верхняя поверхность) и таранной (нижняя часть) костей стопы, соединение которых напоминает цилиндрическую форму. Их поверхности покрыты гладким гиалиновым хрящом, за край которого крепится плохо натянутая оболочка костного сочленения. Наружное расположение вокруг сочленения нескольких небольших связок фиксирует и усиливает его.
Таранно-пяточно-ладьевидный
Шаровидной формы группа расположена спереди подтаранного сочленения. Название говорит о том, что сустав образован тремя гранями: ладьевидная, пяточная и передняя таранная суставная поверхность. Именно последней образована головка, а ямку сформировали две оставшиеся: сесамовидная кость и ладьевидная. Суставные поверхности закрыты хрящевой тканью, за края прикреплена костная оболочка.
Пяточно-кубовидный
Седловидное сочленение расположено между кубовидной и пяточной костями. За грани суставных хрящей держится туго натянутая костная оболочка. Укрепленное сухожилиями, сочленение активно двигается. Таранно-пяточно-ладьевидный сустав вместе с кубовидным объединены. Такое соединение называется поперечным суставом предплюсны. Хотя физически сочленения разделены, но у них есть общее сухожилие.
Клиновидный
Несколько твердых образований, которые входят в сочленение, называются клиноладьевидным суставом. Сочленение представляют 3 типа клиновидной кости предплюсны, кубовидная и ладьевидная. Они все объединены суставной сумкой, которая прикреплена к краям хрящей. Клиноладьевидный сустав располагается вровень с подтаранным, они могут возмещать нарушенные функции друг у друга.
Анатомия тканей стопы
Ступня ноги — это сложная анатомия. Такая структура состоит не только из костей, которые объединены в суставные соединения. Нога укреплена дополнительными составляющими: мышцами, сухожилиями, хрящевой тканью и связками. Для правильной функциональности и чувствительности нужны кровеносные сосуды, нервы. Каждый элемент стопы выполняет различные функции.
Хрящевая ткань
Концы составных частей скелета в месте сосредоточения подвижного сочленения покрывают хрящи. Внешне они выглядят, как белое, плотное вещество. Хрящевая ткань придает костной поверхности гладкий вид и способствует плавному движению. Благодаря соединительной ткани части костных структур не трутся друг с другом, не создают шум и не вызывают боль во время перемещения.
Мышцы стопы
Ступню укрепляет 19 разных мышц, которые расположены в ее нижнем отделе. Они делятся на 3 группы, каждая из которых отвечает за смену положения отдельных фрагментов:
Мышцы поддерживают свод стопы и обеспечивают правильное распределение нагрузки.
2 мышцы, которые расположены на тыльной поверхности, принимают участие в подвижности пальцев на ноге. Остальные мышечные волокна прикреплены к костям, участвуют в движении стопы, но начинаются возле колена и относятся к голени. Расслабление или перенапряжение мышечного тонуса может повлечь изменение в расположении частей скелета, что опасно для суставов.
Сухожилия и связки
Неэластичные соединительные образования окружают и поддерживают суставы. Треугольная связка (медиальная) идет от лодыжки, дополнительные — таранно и пяточно-малоберцовые расположены по наружной стороне. Сухожилия эластичны, они связывают мышцы с костями. Синовиальные влагалища располагаются следующим образом:
Сухожилия – связующие звенья между костями и мышцами конечности.
- Латеральная поверхность — общий сухожильный футляр малоберцовых мышц.
- Медиальная поверхность – самостоятельные сухожилия:
- синовиальное влагалище сухожилия задней большеберцовой мышцы;
- сухожилия сгибателей пальцев.
Вернуться к оглавлению
Кровоснабжение
Стопу представляют две главные артерии: тыльная и задняя большеберцовая. Они делятся на множество мелких, по ним кровь разносится во все ткани. Обратно к сердцу кровь доставляется венами: поверхностными и глубокими. Самая длинная — большая подкожная вена проходит по внутренней поверхности стопы от большой фаланги. По внешней поверхности пролегает малая.
Нервные волокна
Это соединяющий канал между тканями и мозгом, который обеспечивает точное функционирование конечностей. Передавая сигналы к центральному отделу, нервные волокна контролируют мышцы, сухожилия. В стопе располагаются основные 4 отростка нервных клеток: задний большеберцовый нерв, глубокий и поверхностный малоберцовый, икроножный. Очень часто в ступне под влиянием механического давления происходит ущемление нерва.
Заболевания и деформации
Неправильно распределенная нагрузка и сложность строения могут спровоцировать патологические изменения и различные болезни, которые описаны в таблице:

Существует большое количество методов лечения боли внизу ноги при мышечных спазмах, тромбах в ногах и проблемах с нервами. Однако также Вы можете сделать кое-что и в домашних условиях.
Причины боли внизу ноги
1. Кости, суставы и мышцы
Мышечные спазмы
Мышечные спазмы могут начаться во сне или в середине дня. Это внезапная и сильная боль внизу ноги. Когда спазм доходит до пика, боль может резко усилиться. Спазмы мышц часто возникают при усталости мышц. Если Вы склонны к мышечным спазмам, пейте больше воды.
Может помочь легкое растягивание или массаж в области напряжения мышц. Также полезно будет правильно растягивать мышцы ног перед физической нагрузкой.
«Расколотая голень»
Такая боль ощущается по передней поверхности икры. Мышцы и другие ткани около большеберцовой кости воспаляются, поэтому человеку становится сложно ходить, бегать и прыгать. Постоянные занятия на твердых поверхностях (к примеру, бег) могут вызвать такие симптомы. Кроме того, риск появления боли в голени увеличивается при плоскостопии и в случаях, когда стопы вывернуты наружу.
При «расколотой голени» нужно соблюдать постельный режим, нога должна отдыхать. Помогает прикладывание холода, а также прием безрецептурных противовоспалительных препаратов, таких как аспирин, ибупрофен и напроксен, если Ваш врач посчитал, что они для Вас безопасны. Вы сможете купить эти препараты в любой аптеке.
Если боль не проходит, лучше обратиться к врачу. Старайтесь не делать ничего такого, что усиливало бы боль в ноге. Когда Вы почувствуете себя немного лучше, можно начать аккуратно растягивать мышцы ноги. Выходя на улицу, надевайте удобную обувь, которая хорошо поддерживает ногу. Если это возможно, не бегайте на твердых поверхностях.
Тендинит
Одним из первых признаков воспаления ахиллова сухожилия является боль в нижней части икры, ближе к пятке. Это распространенная травма, которая приводит к растяжению, опуханию или разрыву сухожилия. Тендинит может стать следствием перенапряжения икроножной мышцы или даже простого подъема по лестнице. Воспаление ахиллова сухожилия не всегда проходит быстро.
Прикладывание холода может принести некоторое облегчение. Кроме того, если Ваш врач считает, что это для Вас безопасно, можно принимать обезболивающие и противовоспалительные препараты. Избегайте любых действий, которые вызывают боль. Когда боль немного ослабнет, можно заняться растяжением и укреплением мышц ноги.
Если боль очень сильная, есть вероятность, что речь идет о разрыве ахиллова сухожилия. Другой признак разрыва ахиллова сухожилия — проблемы при сгибании пальцев ноги. Врач может ввести препарат непосредственно в область воспаления. В некоторых случаях разрыва ахиллова сухожилия может потребоваться хирургическое вмешательство.
Растяжение связок и перелом
Если Вы подвернули лодыжку и получили легкое растяжение связок, попробуйте лечение в домашних условиях: постельный режим, холодные компрессы, безрецептурные обезболивающие и противовоспалительные препараты.
При сильном растяжении или переломе приложите к больному месту лед и немедленно обратитесь за медицинской помощью. Скорее всего, Вам понадобится наложить гипс или бандаж. Также может потребоваться физиотерапия для ускорения восстановления. Это займет некоторое время, но постепенно Вы сможете ходить так же, как раньше.
2. Вены и тромбы
Тромбы
Когда кровь сгущается в вене, это может привести к образованию кровяного сгустка (тромба). При образовании тромба в вене, находящейся глубоко в теле человека, говорят о тромбозе глубоких вен.
Чаще всего, тромбоз глубоких вен случается внизу ноги или в бедре. Риск тромбоза глубоких вен выше у людей, ведущих малоподвижный образ жизни, кроме того, риск повышается при долгом перелете или длительной езде на машине. Также риск тромбоза повышен при избыточном весе, курении, алкоголизме и приеме некоторых медицинских препаратов, особенно противозачаточных средств.
Существует шанс, что кровяной сгусток оторвется, попадет в кровоток и дойдет до легочной артерии. Если такое случится, он может перекрыть приток крови. Это серьезное и опасное состояние, названное легочной эмболией.
Если Вы думаете, что у Вас может быть тромбоз, немедленно обратитесь за медицинской помощью.
Чтобы препятствовать образованию сгустков в крови, существуют специальные препараты для разжижения крови, а также медицинские чулки. Если у Вас избыточный вес, врач может порекомендовать диету с большим ограничением суточной нормы углеводов до 60-90 грамм в день.
Варикозное расширение вен
Возможно, Вы неплохо представляете себе, как это выглядит, поскольку при варикозном расширении вены хорошо видны под кожей. Вены при этом выглядят перекрученными, темно-синими или фиолетовыми, что вызвано слабостью клапанов и стенок вен. При варикозном расширении вен человек может ощущать тупую, ноющую боль в ноге, особенно после пребывания в положении стоя.
Для снижения болевых ощущений хорошо подойдут медицинские чулки. В течение дня старайтесь «переключаться» между сидячим и стоячим положением. Обратитесь к врачу, если боль при варикозном расширении вен очень сильная, он расскажет о других методах лечения этой проблемы.
Заболевание периферических артерий нижних конечностей
Заболевание периферических артерий возникает тогда, когда ноги повреждены, а мышцы ног перенапряжены. Если артерии сужаются и блокируются, ноги не получают достаточно крови. Это может вызвать спазм мышц ног и боль при ходьбе, подъеме по лестнице и выполнении других действий, поскольку мышцы не получают нужного количества кислорода и питательных веществ.
При заболевании периферических артерий помогает постельный режим. Однако если артерии ног слишком сужены или перекрыты, боль может оставаться сильной даже тогда, когда Вы отдыхаете. Кроме того, может наблюдаться плохое заживление ран.
У Вас повышенный риск развития болезни периферических артерий, если у Вас диабет, высокое артериальное давление, высокий холестерин или ожирение.
Измените свой образ жизни:
- если Вы курите, бросьте курить;
- ешьте более здоровую пищу;
- следите за весом;
- повысьте физическую активность.
Другие методы лечения включают прием препаратов для контроля уровня холестерина, диабета и артериального давления. Некоторым пациентам для улучшения кровотока в ноге может понадобиться операция.
3. Боль внизу ноги из-за проблем с позвоночником
Самым частым источником боли в нижней части ноги могут стать проблемы с позвоночником.
Наиболее часто в этом повинны грыжа или протрузия межпозвонкового диска поясничного отдела позвоночника. Болезнь в настоящее время приобрела характер эпидемии и встречается даже у детей. Причиной такого состояния является внедрение компьютеров в нашу жизнь, малоподвижный образ жизни, также и сочетание малоподвижного образа жизни с периодами чрезмерной физической нагрузки (занятия в тренажерном зале у офисных работников). У детей школьного возраста- не контролируемый вес портфеля, повышенные школьные нагрузки и неправильный упор на занятия бегом и упражнений с векторной нагрузкой на позвоночник при занятиях на физкультуре без предшествующих упражнений на растяжение и разогрева мышц и связочного аппарата.
Также боль внизу ноги и ишиас могут вызывать и другие осложнения остеохондроза позвоночника такие как спондилез, спондилоартроз, сужение позвоночного канала. Обычно все эти осложнения развиваются одновременно и отягощают клиническое течение остеохондроза позвоночника и вероятность полного излечения. Поэтому диагностика остеохондроза должна быть ранней и усилия по лечению адекватными.
Сдавление корешков спинномозговых нервов может привести к симптомам ишиаса, таким как:
- жгучая боль в ноге, спазмы мышц ноги в положении стоя и сидя;
- онемение;
- покалывание;
- слабость мышц ноги.
- слабость в стопе
Боль может изначально ощущаться в пояснице и бедре, а потом распространиться на ногу. Постельный режим зачастую излечивает боль в ноге, но не при ишиасе. Тем не менее, постельный режим может помочь, если он короткий — до двух дней. В целом, при ишиасе рекомендуется оставаться настолько активным, насколько это возможно. При подозрении на остеохондроз позвоночника необходимо сделать МРТ позвоночника на высокопольном аппарате. Для наших Клиник МРТ выполняется по расширенному протоколу с большим количеством срезов. Это дает возможность оценить всю геометрию выбухания межпозвонкового диска, измерить размер позвоночного канала и остаток дурального мешка спинного мозга (размер необходим для оценки вероятности развития синдрома конского хвоста и других осложнений остеохондроза).
Медикаментозное лечение при остеохондрозе может помочь только при начальных стадиях и должно сочетаться с лечебной гимнастикой. В более тяжелых случаях необходимо комплексное лечение позвоночника, которое включает в себя безнагрузочное вытяжение позвоночника, массаж, гирудотерапию, рефлексотерапию, лечебную гимнастику и физиотерапию без применения токов.
4. Диабетическая нейропатия
Диабетическая нейропатия — частое осложнение диабета. Из-за высокого уровня сахара в крови может произойти повреждение нервов. Это вызывает боль в одной или обеих ногах, а также онемение и снижение чувствительности в нижней части ног.
Проконсультируйтесь в врачом касательно препаратов для снятия болевых ощущений и снижения уровня сахара в крови.
Нижняя часть ноги 5 букв
Похожие ответы в сканвордах
Вопрос: Часть ноги, состоящая из предплюсны, плюсны и пальцев
Ответ: Стопа
Вопрос: Нога, шаг (устар. и ирон.). куда-нибудь
Ответ: Стопа
Вопрос: В стихосложении: повторяющаяся единица стиха 1 состоящая из двух и более слогов, один из которых обычно долгий или ударный
Ответ: Стопа
Вопрос: Ряд одинаковых по размеру, ровных предметов, наложенных один на другой
Ответ: Стопа
Вопрос: Мера бумаги, прежде равная 480 листам, а в метрической системе – 1000 листам
Ответ: Стопа
Вопрос: Сосуд для вина
Ответ: Стопа
Вопрос: Русская мера длины
Ответ: Стопа
Вопрос: Единица стиха
Ответ: Стопа
Вопрос: Книжная куча
Ответ: Стопа
Вопрос: Конечный отдел ноги человека
Ответ: Стопа
Вопрос: Мера бумаги
Ответ: Стопа
Вопрос: Нижняя часть ноги в форме плоского свода, служащая опорой при стоянии и передвижении
Ответ: Стопа
Вопрос: Повторение сочететаний сильного и слабого места в стихотворном метре
Ответ: Стопа
Вопрос: Повторяющаяся единица стиха
Ответ: Стопа
Вопрос: Повторяющаяся ритмическая единица стиха, состоящая из определенного сочетания ударных и безударных или долгих и кратких слогов (в стихосложении)
Ответ: Стопа
Вопрос: Старинный сосуд для вина
Ответ: Стопа
Вопрос: Ступня
Ответ: Стопа
Вопрос: Часть ноги и стихотворения
Ответ: Стопа
Вопрос: Часть ноги, “используемая” поэтами
Ответ: Стопа
Вопрос: Дистальный отдел конечности стопоходящих четвероногих, представляет собой свод, который непосредственно соприкасается с поверхностью земли и служит опорой при стоянии и передвижении
Ответ: Стопа
Вопрос: В стихосложении- повторяющаяся единица стиха
Ответ: Стопа
Вопрос: Часть ноги
Ответ: Стопа
Вопрос: Содержимое ботинка
Ответ: Стопа
Вопрос: Кипа бумаги и низ ноги
Ответ: Стопа
Вопрос: Подошва, которую щекочут для смеха
Ответ: Стопа
Вопрос: Подошва, которую иногда щекочут
Ответ: Стопа
Вопрос: Часть ноги, которую направляют
Ответ: Стопа
Вопрос: Часть ноги или стихотворения
Ответ: Стопа
Вопрос: Единица длины стиха
Ответ:
Нижняя часть ноги в форме плоского свода 5 букв
Похожие ответы в сканвордах
Вопрос: Часть ноги, состоящая из предплюсны, плюсны и пальцев
Ответ: Стопа
Вопрос: Нога, шаг (устар. и ирон.). куда-нибудь
Ответ: Стопа
Вопрос: В стихосложении: повторяющаяся единица стиха 1 состоящая из двух и более слогов, один из которых обычно долгий или ударный
Ответ: Стопа
Вопрос: Ряд одинаковых по размеру, ровных предметов, наложенных один на другой
Ответ: Стопа
Вопрос: Мера бумаги, прежде равная 480 листам, а в метрической системе – 1000 листам
Ответ: Стопа
Вопрос: Сосуд для вина
Ответ: Стопа
Вопрос: Русская мера длины
Ответ: Стопа
Вопрос: Единица стиха
Ответ: Стопа
Вопрос: Книжная куча
Ответ: Стопа
Вопрос: Конечный отдел ноги человека
Ответ: Стопа
Вопрос: Мера бумаги
Ответ: Стопа
Вопрос: Нижняя часть ноги в форме плоского свода, служащая опорой при стоянии и передвижении
Ответ: Стопа
Вопрос: Повторение сочететаний сильного и слабого места в стихотворном метре
Ответ: Стопа
Вопрос: Повторяющаяся единица стиха
Ответ: Стопа
Вопрос: Повторяющаяся ритмическая единица стиха, состоящая из определенного сочетания ударных и безударных или долгих и кратких слогов (в стихосложении)
Ответ: Стопа
Вопрос: Старинный сосуд для вина
Ответ: Стопа
Вопрос: Ступня
Ответ: Стопа
Вопрос: Часть ноги и стихотворения
Ответ: Стопа
Вопрос: Часть ноги, “используемая” поэтами
Ответ: Стопа
Вопрос: Дистальный отдел конечности стопоходящих четвероногих, представляет собой свод, который непосредственно соприкасается с поверхностью земли и служит опорой при стоянии и передвижении
Ответ: Стопа
Вопрос: В стихосложении- повторяющаяся единица стиха
Ответ: Стопа
Вопрос: Часть ноги
Ответ: Стопа
Вопрос: Содержимое ботинка
Ответ: Стопа
Вопрос: Кипа бумаги и низ ноги
Ответ: Стопа
Вопрос: Подошва, которую щекочут для смеха
Ответ: Стопа
Вопрос:
голени – это … Что такое голень?
Нижняя часть ноги – Нижняя часть ноги – это нижний сегмент ноги: часть ниже колена. Нижняя часть ноги содержит две длинные кости. Чем больше из этих двух костей голень, тем меньше малоберцовой кости. Голень хорошо известна как голень. Голень – это…… Медицинский словарь
Crus (нижняя часть ноги) – Для других применений см. Crus (значения). Crus (нижняя часть ноги) Боковой аспект правой ноги Crus (латынь для ноги, [1] множественное число – crura) – это часть тела, начиная с… Wikipedia
Синдром переднего отдела нижней части ноги – Синдром отделения характеризуется повышенным давлением в мышечном отделе, достаточным для нарушения циркуляции мышц в нем.PathologyA отсек пространство анатомически определяется неупругим фасциальные (и … … Википедия
Нога – В популярном использовании нога простирается от верхней части бедра до ступни. Однако в медицинской терминологии нога относится к части нижней конечности от колена до лодыжки. У ноги есть две кости: голень и малоберцовая кость. Оба…… Медицинский словарь
Нога, нижняя – Нижняя нога – это нижний сегмент ноги: часть ниже колена.Нижняя часть ноги содержит две длинные кости. Чем больше из этих двух костей голень, тем меньше малоберцовой кости. Голень хорошо известна как голень. Голень – это…… Медицинский словарь
Нога, верхняя часть – Верхняя часть ноги – это верхний (верхний) сегмент ноги: часть над коленом. По сравнению с нижней ногой, которая имеет две кости (большеберцовая кость и малоберцовая кость), у верхней ноги есть только одна кость: бедренная кость, но очень большая кость, самая большая…… Медицинский словарь
нижняя нога – указатель стопы – 100-кратная длина стопы, деленная на длину голени… Медицинский словарь
Грелка для ног – Грелки для ног – это покрытия для голеней, похожие на носки, но более толстые и, как правило, безногие.Гетры были первоначально танцевальной одеждой, которую носили балетные и другие классические танцоры. Некоторые танцоры полагают, что гетры согреют нижнюю часть голени, но… Wikipedia
leg – [leg] n. [ПЛАВИТЬСЯ; ПО леггр, ноге, конечности & LT; IE base * lek, limb & GT; L lacertus, мышца, lacerta, ящерица] 1. одна из частей тела, с помощью которой животные поднимаются и передвигаются, в частности, у людей, а) одна из нижних конечностей б) Анат. the … Английский мир словарь
Leg – (л [е ^] г), н.] г), н. [Ичел. leggr; сродни Дану. l [ae] g голень ноги, кач. l [a] gg.] 1. Конечность или член животного, используемый для поддержки тела, а также для бега, лазания и плавания; особенно эта часть конечности между коленом и стопой.… … Международный словарь английского языка для совместной работы
голени – это … Что такое голень?
Нижняя часть ноги – Нижняя часть ноги – это нижний сегмент ноги: часть ниже колена. Нижняя часть ноги содержит две длинные кости. Чем больше из этих двух костей голень, тем меньше малоберцовой кости. Голень хорошо известна как голень. Голень – это…… Медицинский словарь
Crus (нижняя часть ноги) – Для других применений см. Crus (значения). Crus (нижняя часть ноги) Боковой аспект правой ноги Crus (латынь для ноги, [1] множественное число – crura) – это часть тела, начиная с… Wikipedia
Синдром переднего отдела нижней части ноги – Синдром отделения характеризуется повышенным давлением в мышечном отделе, достаточным для нарушения циркуляции мышц в нем.PathologyA отсек пространство анатомически определяется неупругим фасциальные (и … … Википедия
Нога – В популярном использовании нога простирается от верхней части бедра до ступни. Однако в медицинской терминологии нога относится к части нижней конечности от колена до лодыжки. У ноги есть две кости: голень и малоберцовая кость. Оба…… Медицинский словарь
Нога, нижняя – Нижняя нога – это нижний сегмент ноги: часть ниже колена.Нижняя часть ноги содержит две длинные кости. Чем больше из этих двух костей голень, тем меньше малоберцовой кости. Голень хорошо известна как голень. Голень – это…… Медицинский словарь
Нога, верхняя часть – Верхняя часть ноги – это верхний (верхний) сегмент ноги: часть над коленом. По сравнению с нижней ногой, которая имеет две кости (большеберцовая кость и малоберцовая кость), у верхней ноги есть только одна кость: бедренная кость, но очень большая кость, самая большая…… Медицинский словарь
нижняя нога – указатель стопы – 100-кратная длина стопы, деленная на длину голени… Медицинский словарь
Грелка для ног – Грелки для ног – это покрытия для голеней, похожие на носки, но более толстые и, как правило, безногие.Гетры были первоначально танцевальной одеждой, которую носили балетные и другие классические танцоры. Некоторые танцоры полагают, что гетры согреют нижнюю часть голени, но… Wikipedia
leg – [leg] n. [ПЛАВИТЬСЯ; ПО леггр, ноге, конечности & LT; IE base * lek, limb & GT; L lacertus, мышца, lacerta, ящерица] 1. одна из частей тела, с помощью которой животные поднимаются и передвигаются, в частности, у людей, а) одна из нижних конечностей б) Анат. the … Английский мир словарь
Leg – (л [е ^] г), н.] г), н. [Ичел. leggr; сродни Дану. l [ae] g голень ноги, кач. l [a] gg.] 1. Конечность или член животного, используемый для поддержки тела, а также для бега, лазания и плавания; особенно эта часть конечности между коленом и стопой.… … Международный словарь английского языка для совместной работы
голени – это … Что такое голень?
Нижняя часть ноги – Нижняя часть ноги – это нижний сегмент ноги: часть ниже колена. Нижняя часть ноги содержит две длинные кости. Чем больше из этих двух костей голень, тем меньше малоберцовой кости. Голень хорошо известна как голень. Голень – это…… Медицинский словарь
Crus (нижняя часть ноги) – Для других применений см. Crus (значения). Crus (нижняя часть ноги) Боковой аспект правой ноги Crus (латынь для ноги, [1] множественное число – crura) – это часть тела, начиная с… Wikipedia
Синдром переднего отдела нижней части ноги – Синдром отделения характеризуется повышенным давлением в мышечном отделе, достаточным для нарушения циркуляции мышц в нем.PathologyA отсек пространство анатомически определяется неупругим фасциальные (и … … Википедия
Нога – В популярном использовании нога простирается от верхней части бедра до ступни. Однако в медицинской терминологии нога относится к части нижней конечности от колена до лодыжки. У ноги есть две кости: голень и малоберцовая кость. Оба…… Медицинский словарь
Нога, нижняя – Нижняя нога – это нижний сегмент ноги: часть ниже колена.Нижняя часть ноги содержит две длинные кости. Чем больше из этих двух костей голень, тем меньше малоберцовой кости. Голень хорошо известна как голень. Голень – это…… Медицинский словарь
Нога, верхняя часть – Верхняя часть ноги – это верхний (верхний) сегмент ноги: часть над коленом. По сравнению с нижней ногой, которая имеет две кости (большеберцовая кость и малоберцовая кость), у верхней ноги есть только одна кость: бедренная кость, но очень большая кость, самая большая…… Медицинский словарь
нижняя нога – указатель стопы – 100-кратная длина стопы, деленная на длину голени… Медицинский словарь
Грелка для ног – Грелки для ног – это покрытия для голеней, похожие на носки, но более толстые и, как правило, безногие.Гетры были первоначально танцевальной одеждой, которую носили балетные и другие классические танцоры. Некоторые танцоры полагают, что гетры согреют нижнюю часть голени, но… Wikipedia
leg – [leg] n. [ПЛАВИТЬСЯ; ПО леггр, ноге, конечности & LT; IE base * lek, limb & GT; L lacertus, мышца, lacerta, ящерица] 1. одна из частей тела, с помощью которой животные поднимаются и передвигаются, в частности, у людей, а) одна из нижних конечностей б) Анат. the … Английский мир словарь
Leg – (л [е ^] г), н.] г), н. [Ичел. leggr; сродни Дану. l [ae] g голень ноги, кач. l [a] gg.] 1. Конечность или член животного, используемый для поддержки тела, а также для бега, лазания и плавания; особенно эта часть конечности между коленом и стопой.… … Международный словарь английского языка для совместной работы
10 Возможные условия покалывания в нижней части ноги
В приведенном ниже списке показаны результаты использования нашего теста пользователями Buoy, которые испытывали покалывание в нижней части ноги. Этот список не является медицинским советом и может не совсем точно отражать то, что у вас есть.
Грыжа межпозвонкового диска в нижней части спины
Позвоночник или позвоночник состоит из 26 костей, называемых позвонками. Между костями находятся мягкие диски, заполненные желеобразным веществом.Эти диски смягчают позвонки и удерживают их на месте. Хотя люди говорят о проскальзывании диска, на самом деле ничто не уходит с места. Внешняя оболочка диска разрывается, и желеобразное вещество выпирает. Это может быть сдавливание нерва, что и является причиной боли. Скорее всего, проскальзывание диска происходит из-за нагрузки на спину, например, во время поднятия тяжестей, и пожилые люди подвергаются более высокому риску.
Редкость: Распространенный
Основные симптомы: боль в пояснице, умеренная боль в спине, боль в спине, которая стреляет вниз по ноге, боль в спине, которая усиливается при сидении, слабость в ногах
Срочность: Врач первичной помощи
Синдром беспокойных ног (rls)
Синдром беспокойных ног (RLS) – это хроническое состояние, характеризующееся неприятными ощущениями в положении лежа и сильным побуждением двигать ногами.Движение ног временно снимает неприятные ощущения, что часто приводит к плохому качеству сна. RLS – это …
Подробнее
Позвоночный остеомиелит
Позвоночный остеомиелит, или остеомиелит позвоночника, представляет собой инфекцию в костях позвоночника. Обычно он поражает поясничную или нижнюю часть спины и может быть острым или хроническим.
Инфекция вызывается бактериями, чаще всего Staphylococcus aureus и Pseudomonas aeruginosa, а также некоторыми видами грибов.Эти агенты могут проходить через кровоток из инфицированной раны в любом месте тела и достигать костей позвоночника.
Наиболее восприимчивы те с ослабленной иммунной системой; плохое кровообращение; недавняя травма; или проходит гемодиализ. Остеомиелит позвоночника является наиболее распространенной формой остеомиелита у взрослых, хотя дети также могут быть затронуты.
Симптомы включают отек, покраснение и боль в месте инфекции, а также жар, озноб и усталость.
Следует обратиться к врачу за этими симптомами, так как остеомиелит позвонков может прогрессировать до абсцесса и вызвать дополнительные осложнения, если не лечить.
Диагноз ставится с помощью анализов крови, визуализации позвоночника, а иногда и биопсии.
Лечение включает в себя несколько недель внутривенного введения антибиотиков или противогрибковых препаратов, которые можно вводить амбулаторно.
Редкость: Редко
Вверх Симптомы: боль в спине, спонтанная боль в шее или спине, лихорадка, онемение стопы, онемение верхней части ноги
Срочность: Больница неотложной помощи
Травма малоберцового нерва
Фибулярный нервы также известны как малоберцовые нервы.Фибулярные нервы бегут от нижней части позвоночника вниз по задней части ноги, заканчиваясь на пятке. Если малоберцовые нервы повреждены или сдавлены, это может привести к состоянию, известному как падение стопы.
Фибулярные нервы могут быть повреждены хирургическим путем, особенно при замене бедра или при полной замене коленного сустава; любая травма колена или нижней части спины; или неврологические заболевания, такие как рассеянный склероз или болезнь Паркинсона.
Падение стопы означает, что человек не может согнуть ногу вверх от лодыжки, потому что повреждены малоберцовые нервы, которые контролируют это произвольное движение.Также могут быть боль, онемение и слабость в ноге и трудности при ходьбе.
Диагноз ставится путем физического осмотра, исследования нервной проводимости и визуализации, такой как рентген или МРТ.
Лечение включает в себя использование ортопедических, которые специально изготовлены обувь, опоры и подтяжки для ног; физиотерапия; и иногда операция по декомпрессии или иным образом помогает восстановить нерв.
Редкость: Uncommon
Основные симптомы: боль в распределении малоберцового нерва, онемение в распределении малоберцового нерва, трудности при ходьбе или слабость при спазме в ногах
Срочность: Ожидание и наблюдение
Диабетическая невропатия
Диабетическая невропатия – это повреждение нерва, вызванное давним или плохо контролируемым сахарным диабетом (СД).Другие факторы риска развития диабетической невропатии включают ожирение, курение, сердечно-сосудистые заболевания и аномальные уровни липидов.Диабетическая невропатия может быть представлена в виде числа …
Подробнее
Средство проверки симптомов покалывания в нижней части ноги
Выполните тест, чтобы выяснить, что может быть причиной покалывания в нижней части ноги
Инсульт или тиа (транзиторная ишемическая атака )
Временная ишемическая атака, или TIA, иногда называется “мини-ударом” или “предупреждающим ударом”.«Любой инсульт означает, что кровоток где-то в мозге был заблокирован сгустком.
Факторы риска включают курение, ожирение и сердечно-сосудистые заболевания, хотя любой может испытать TIA.
Симптомы являются« преходящими », то есть они приходят и иди через несколько минут, потому что сгусток растворяется или движется сам по себе. Симптомы инсульта включают слабость, онемение и паралич на одной стороне лица и / или тела, невнятную речь, ненормальное зрение и внезапную сильную головную боль.
ТИА делает не наносить непоправимый урон, потому что он быстро закончился.Тем не менее, пациент должен получить лечение, потому что TIA является предупреждением о том, что может произойти более разрушительный инсульт. Отведите пациента в отделение неотложной помощи или позвоните по телефону 9-1-1.
Диагноз ставится через историю болезни пациента; физическое обследование; КТ или МРТ; и электрокардиограмма.
Лечение включает в себя антикоагулянтные препараты для предотвращения дальнейших сгустков. Также может быть рекомендована операция по очистке некоторых артерий.
Редкость: Обычный
Основные симптомы: головокружение, онемение ног, онемение рук, новая головная боль, ригидность затылочных мышц
Симптомы, которые никогда не возникают при инсульте или тиа (транзиторная ишемическая атака): двусторонняя слабость
Срочность: Неотложная медицинская помощь
Хроническая идиопатическая периферическая невропатия
Периферическая невропатия связана с ощущением онемения, покалывания и ощущения иголки в ногах.Идиопатическая означает, что причина неизвестна, а хроническая означает, что состояние продолжается без улучшения или ухудшения.
Состояние чаще всего встречается у людей старше 60 лет. Идиопатическая невропатия не имеет известной причины.
Симптомы включают неприятное онемение и покалывание в ногах; трудности стоя или ходьбы из-за боли и отсутствия нормальной чувствительности; и слабость и спазмы в мышцах ног и лодыжек.
Периферическая невропатия может сильно влиять на качество жизни, поэтому следует обратиться к медицинскому работнику для лечения симптомов и уменьшения дискомфорта.
Диагноз ставится путем физического осмотра; анализы крови, чтобы исключить другие условия; и неврологические и мышечные исследования, такие как электромиография.
Лечение включает безрецептурные болеутоляющие средства; обезболивающие по рецепту, чтобы справиться с более сильной болью; физиотерапия и меры безопасности для компенсации потери чувствительности в ступнях; и терапевтическая обувь, чтобы помочь с балансом и ходьбой.
Редкость: Редко
Основные симптомы: дистальное онемение, мышечные боли, скованность суставов, онемение с обеих сторон тела, потеря мышечной массы
Срочность: Врач первичной помощи
Заболевание периферических артерий (накладка )
Заболевание периферической артерии также называется PAD, перемежающаяся хромота или сосудистое заболевание.Большая главная артерия сердца – это аорта, а ее меньшие ветви – периферические артерии.
В PAD эти периферические артерии блокируются бляшкой, которая представляет собой мусор, который накапливается в слизистой оболочке этих артерий и в конечном итоге перекрывает кровоток.
Факторы риска PAD включают курение, высокое кровяное давление и диабет.
PAD обычно включает артерии, которые ведут к ногам, но могут поражать любую артерию. Симптомы включают онемение и боль в ногах, особенно при физической нагрузке, когда требуется больше циркуляции, но поток блокируется.
Важно обратиться за лечением этих симптомов. PAD может привести к повышенному риску сердечного приступа, инсульта и инфекции, а также к гангрене, опасной для жизни неотложной медицинской помощи.
Диагноз ставится на основании истории болезни, физического обследования, анализов крови, а иногда и теста на беговой дорожке, МРТ и артериограммы.
Лечение включает медикаментозное лечение и хирургическое вмешательство для открытия или обхода заблокированных артерий, а также изменения образа жизни в отношении диеты, физических упражнений и отказа от курения.
Редкость: Общие
Основные симптомы: онемение ног, спонтанная боль в ногах, снижение толерантности к физической нагрузке, холодные ноги, боль в бедре
Симптомы, которые никогда не возникают при заболевании периферических артерий (подушечка): боль в икроножной мышце от травма, боль в бедре от травмы
Срочность: Врач первичной помощи
Рассеянный склероз (мс)
Рассеянный склероз, или РС, является заболеванием центральной нервной системы. Иммунная система организма атакует нервные волокна и их миелиновое покрытие.Это вызывает необратимые рубцы, называемые «склерозом», которые мешают передаче сигналов между мозгом и телом.
Причина неизвестна. Это может быть связано с генетической предрасположенностью. Заболевание обычно проявляется в возрасте от 20 до 50 лет и встречается гораздо чаще у женщин, чем у мужчин. Другие факторы риска включают семейную историю; вирусные инфекции, такие как Эпштейна-Барр; наличие других аутоиммунных заболеваний; и курение.
Симптомы включают онемение или слабость в руках, ногах или теле; частичная или полная потеря зрения в одном или обоих глазах; ощущение покалывания или шока, особенно в области шеи; тремор; и потеря координации.
Диагноз ставится на основании анамнеза пациента, неврологического обследования, анализа крови, МРТ, а иногда и спинального клапана.
Лекарства от РС не существует, но лечение кортикостероидами и обмен плазмы (плазмаферез) может замедлить течение заболевания и улучшить симптомы для улучшения качества жизни.
Редкость: Редко
Основные симптомы: Сильная усталость, запор, онемение, снижение полового влечения, признаки неврита зрительного нерва
Срочность: Врач первичной помощи
Фибромиалгия
Симптомы хронической фибромиалгии которые включают продолжающуюся усталость, диффузную чувствительность к прикосновению, мышечно-скелетную боль и, как правило, некоторую степень депрессии.Причина не известна. Когда появляется фибромиалгия, это обычно происходит после стрессового физического или эмоционального события, такого как автомобильная авария или развод. Это может включать генетический компонент, при котором человек испытывает нормальное ощущение боли.
Почти 90% страдающих фибромиалгией – женщины. Любой с ревматическим заболеванием, таким как ревматоидный артрит или волчанка, может быть более склонным к фибромиалгии.
Плохой сон часто является симптомом, наряду с туманным мышлением, головными болями, болезненными менструациями и повышенной чувствительностью к жаре, холоду, яркому свету и громким шумам.
Не существует стандартного теста на фибромиалгию. Диагноз обычно ставится, когда вышеуказанные симптомы продолжаются в течение трех или более месяцев без видимой причины.
Фибромиалгия не проходит сама по себе, но и не ухудшается.
Редкость: Распространенный
Основные симптомы: усталость, артралгия или миалгия, беспокойство, подавленное настроение, головная боль
Симптомы, которые всегда возникают при фибромиалгии: артралгия или миалгия
Срочность: неотложная медицинская помощь ,
Как делать компресс из капустного листа: Капустный лист. Лечебные свойства. Компресс из капустного листа – Лечение суставов капустным листом: 7 рецептов
компресс с медом и другие способы лечения
Существует множество действенных народных средств, которые помогают человеку избавиться от различных заболеваний. К числу таких относится капустный лист для лечения суставов. Свежий овощ используют во время приготовления домашних компрессов, которые нужно накладывать на больное место. При условии регулярного применения народное средство уменьшает выраженность болевого синдрома, которым сопровождается течение заболеваний суставов.
Польза капусты для организма и суставов

В народной медицине издавна известны лечебные свойства капустного листа
Капустный лист активно применяют при артрозе коленного сустава и других подобных заболеваний, так как он способствует скорейшему выздоровлению. Такое действие овоща обусловлено содержанием в нем полезных веществ. Он обогащен такими компонентами:
- Витамин С;
- Витамин В;
- Витамин РР;
- Пантотеновая кислота;
- Цинк;
- Марганец;
- Кальциевые соли;
- Клетчатка;
- Фолиевая кислота.
Благодаря такому богатому составу капуста располагает рядом целебных свойств, которые положительно сказываются на состоянии всего организма человека. Капустные листья помогают избавиться от боли в коленном и прочих суставах.
Лечение капустным листом больных суставов является успешным за счет того, что овощ располагает следующими полезными свойствами:
- Обезболивающее;
- Общеукрепляющее;
- Мочегонное;
- Противовоспалительное;
- Бактерицидное;
- Антисклеротическое.
Капустные листочки положительно сказываются на обменных процессах. Они насыщают организм полезными витаминами, в которых тот может испытывать недостаток. Капуста для больных суставов хороша еще и тем, что ее можно использовать совершенно в любое время года. К тому же такое лечение будет бюджетным.
Положительные качества свежего овоща в полной мере раскрываются в том случае, если он используется наружным методом. Такая особенность объясняется очень просто. Дело в том, что капуста является природным анальгетиком. Она дает возможность избавиться от болезненных и дискомфортных ощущений, если приложить ее к проблемному месту. При этом пациенту не требуется принимать сильнодействующие препараты для купирования боли, которые имеют отрицательное влияние на внутренние органы.
Народные целители рекомендуют делать компресс из капустного листа, который необходимо прикладывать на больные суставы. Это наиболее удачный способ применения овоща в лечебных целях при подобных нарушениях. Регулярные примочки ускоряют выздоровление от болезни, которая не дает пациенту нормально передвигаться и не испытывать при этом сильных болей.
Капустный лист
Лечение суставов капустным листом практикуют многие пациенты, которые желают облегчить свое болезненное состояние. Его проведение не требует особых усилий, знаний и затрат. Необходимо лишь в точности соблюдать основные правила приготовления средства и его наложения на проблемную зону.
Чтобы приготовить компресс, необходимо взять свежий лист капусты и разрезать его по центральной прожилке. После в таком виде он кладется на стол и тщательно раскатывается скалкой или стеклянной бутылкой.
Далее требуется положить на больной сустав салфетку, а на нее капустный листок. Сверху компресс требуется обмотать пленкой и теплым шарфом. В данном случае очень важно согревать проблемное место. Тепло позволит порам расширяться, благодаря чему через них сможет проникать овощной сок, который выделяется из раскатанных листьев.
Примочку рекомендуется оставить на целую ночь. Если же через пару часов появится неприятный запах, то ее придется сменить на новую. Утром можно убрать компресс и дополнительно смазать сустав облепиховым маслом. Оно предназначено для купирования болезненных ощущений.
Капуста с медом

Народные целители советуют делать компресс из капустного листа с добавлением меда при суставных болях
Не только одной капустой можно лечить суставы. Более действенной терапия на основе этого овоща становится в том случае, если его дополняют вспомогательными компонентами. К числу таких продуктов относится натуральный мед.
Для приготовления лечебного средства требуется взять 3 ст. л. камфорного масла, 1 ст. л. горчицы и столько же меда. Полученную массу необходимо хорошо перемешать и толстым слоем выложить на свежий капустный листок.
Капуста с медом прикладывается к суставу и обматывается чистым бинтом. Такому компрессу обязательно нужно обеспечить тепло, поэтому дополнительно его следует обмотать шарфом или платком.
Примочку рекомендуется держать на суставе на протяжении 4 часов. Прикладывают ее каждый день. Такой схемы лечения желательно придерживаться на протяжении месяца, чтобы добиться положительного результата.
Капуста с медом и аспирином
Избавиться от болей в суставах помогает народное средство на основе капусты, меда и аспирина. Терапия данным средством может использоваться при традиционном лечении медикаментами.
Чтобы сделать целебный компресс, необходимо измельчить несколько таблеток аспирина и размешать их с 1 ч. л. меда. При необходимости в продукт пчеловодства можно добавить небольшую порцию муки, чтобы он не растекался.
Полученную массу требуется распределить по больному месту. Сверху на нее накладывают капустный лист. Схема лечения примочками из капусты и продолжительность курса такие же, как и в прошлом рецепте.
Как правильно прикладывать и менять компрессы
Целебные качества, которые имеет капустный лист, проявят себя только в случае его правильного применения. Чтобы овощ продемонстрировал собственные лечебные свойства, необходимо придерживаться определенных правил прикладывания и замены компрессов.
Капусту прикладывают к больному суставу в виде примочки следующим образом:
- Требуется взять головку свежей капусты и снять с нее листок;
- Лист необходимо тщательно промыть в теплой воде;
- Далее на нем нужно сделать надрез на той стороне, которая будет прикладываться к больному месту;
- Если на листике имеются грубые прожилки, их необходимо сразу размягчить при помощи кухонного ножа;
- После завершения подготовительных работ можно прикладывать капустный листок к проблемному суставу.
Если нужно лечить коленный сустав или голень, то одного листка будет мало. В такой ситуации лучше запастись несколькими листочками, которыми нужно обложить определенный участок тела.
Чтобы вылечить боли в области суставов при помощи капустных примочек, необходимо знать не только, как их накладывать, но и ознакомиться с правилами замены. Данная процедура тоже предусматривает выполнение ряда несложных правил:
- Перед наложением нового компресса обязательно нужно мыть больное место теплой водой с мылом и тщательно его просушивать чистым полотенцем. Пренебрежение данным правилом может привести к появлению зуда и раздражения;
- Повязку, которая фиксирует сустав, необходимо ставить в соответствии с определенной схемой;
- Компрессы необходимо менять каждые 2-3 часа. Если от него не исходит неприятный запах, а боль утихает, можно продлить срок годности примочки на суставе.
Употребление капусты внутрь

При болевых синдромах свежевыжатый сок капусты очень эффективен
При воспалительных заболеваниях не всегда удается обойтись исключительно наружными средствами лечения. При воспалении суставов рекомендуют дополнительно принимать капусту внутрь. Для данной цели идеально подходит сок на основе свежего овоща.
Капустный сок хорошо справляется с болевым синдромом и улучшает течение обменных процессов в организме. Благодаря ему осуществляется стимуляция питания хрящевых тканей. Чтобы приготовить целебный напиток, необходимо разрубить целый кочан овоща на несколько частей. После их помещают в кастрюльку и тщательно толкут ступкой. Мягкие листочки можно пропустить через мясорубку, чтобы получить свежий сок.
Капустную массу необходимо опрокинуть на дуршлаг. В него заранее нужно положить марлю. Теперь остается дождаться, пока сок полностью стечет. После можно выжать его остатки из марли руками.
Готовый сок предназначается для ежедневного питья. Также с его помощью делают действенную примочку на больной сустав. Лучше всего пить овощной напиток сразу после приготовления. Из-за длительного хранения он уже не так хорошо действует против суставной боли.
На протяжении 1-3 дней приготовленный сок можно хранить в прохладном месте. Чтобы избежать перерыва в лечебном курсе, необходимо заранее позаботиться о запасах целебного напитка для суставов.
Капустный сок рекомендуют пить в течение нескольких месяцев. Первые результаты такого лечения становятся заметны не сразу, так что ожидать быстрого эффекта терапии не следует.
Противопоказания и меры предосторожности
Капустные листочки действительно очень полезны при борьбе с суставными болями. Однако они имеют ряд противопоказаний, при которых такая терапия может привести к негативным последствиям.
Наружное использование капусты в лечебных целях не имеет противопоказаний. Нужно лишь воздерживаться от применения подобных компрессов при индивидуальной непереносимости овоща.
Компрессы из свежих листочков капусты – это эффективный способ избавления от неприятной симптоматики заболеваний суставов. Пациенту следует консультироваться с врачом по поводу целесообразности использования данного средства в лечебной терапии. Особенно, если он планирует использовать компрессы в течение длительного времени.
Как правильно применять компрессы из капустного листа при заболеваниях суставов
Здравствуйте, дорогие читатели.Такой овощ, как капуста, является достаточно универсальным не только с точки зрения кулинарии, но еще и медицины. О ее полезных свойствах можно говорить бесконечно. Она — кладезь многих витаминов, среди которых имеется и всеми любимый витамин С, употребляя который мы создаем защитную оболочку для своей иммунной системы. А значит, если делать салат из свежей капусты ежедневно на протяжении всего зимнего периода, то можно не болеть даже во время эпидемий. Но в этой статье мы поговорим о других целебных свойствах капусты, а если быть конкретным, то капустного листа. Такой овощной культурой можно лечить различные воспалительные процессы, в числе которых воспаление и поражение суставов.
Как именно капустный лист способен помочь при болях в суставах?
Для начала следует прояснить, что такое артрит и артроз, а также обнаружить их различия.
При артрозе деформируются суставы, а в последствии они разрушаются.
Следует отметить, что артроз развивается только в районе суставов, а значит, на другие системы не распространяется. Такой недуг появляется обычно ближе к старости.
А вот при артрите дела обстоят совсем по-другому. Это воспаление не только суставов, но и всего организма в целом, поэтому лечение должно быть комплексным.
Проявляется у людей не зависимо от возраста, а значит, подвергается опасности даже молодежь.
Поэтому не стоит путать или обобщать эти болезни, так как лечение для них может быть абсолютно разным. Но в данном случае капуста способна облегчить симптомы обоих недугов.
Чаще всего артроз поражает суставы колена и таза, а также страдает сустав большого пальца на ноге. Можно заметить практически у каждой женщины средних лет выступающую кость на ноге.
Почему именно у женщин? Все это из-за неудобной обуви, поэтому предупреждение молодым девушкам на будущее: носите только удобную обувь, а при наличии сегодня большого ассортимента удобнейших кроссовок это возможно.
А вот артрит поражает практически все суставы, что уже настораживает. Протекает болезнь гораздо сложнее артроза и может приносить невыносимые боли, при которых даже сильные обезболивающие могут не помогать.
Чтобы такие болезни не настигли вас ни в старости, ни в молодости, нужно заниматься спортом.
Физические упражнения — одно из наиболее эффективных средств, так можно уменьшить массу тела и снизить риск заболеть.
Капустный лист от боли в суставах (артрит, артроз)
Итак, мы уже знаем, что капуста богата на аскорбиновую кислоту. Но кроме этого в ее составе есть фолиева и пантотеновая кислоты, которые помогают снять воспаление.
Поэтому именно при артрите ее стоит принимать в пищу, так как она способна избавить от воспаления весь организм.
Говоря о пользе этого овоща, стоит отметить, что в его составе также присутствуют кальциевые и фосфорные соли, а также такие микроэлементы как цинк и железо.
Именно при артрите нужно прикладывать капустный лист на болезненный участок. Проведение процедур избавляет от боли и снимает отек, если таковой имеется.
Так какой же пользой обладает капуста?
Такие капустные компрессы при регулярном использовании оказывают такую помощь:
- Обезболивают, а также укрепляют суставы.
- Снимают воспаление.
- Дезинфицируют пораженное место.
Данный продукт также хорошо влияет на обмен веществ, что поможет ему избавиться от лишних килограмм, который также является дополнительной нагрузкой на, и без того больной сустав.
Ведь чаще всего именно из-за этой проблемы и возникают заболевания суставов. А значит нужно контролировать свой вес, употребляя капусту в своем рационе.
Это поможет не только предотвратить начало развития недуга, но еще и обрести привлекательный внешний вид.
При употреблении в пищу капусту, клетки организма пополняются необходимыми витаминами, что улучшает общее состояние больного. А значит, это увеличивает шансы на излечение.
Главное преимущество в том, что капуста — один из самых доступных продуктов, который можно купить в любое время года. И при чем, по цене это в разы дешевле, чем дорогие мази или таблетки, которые могут так и не принести никакого эффекта.
Важно запомнить, что при заболеваниях суставов капустные листья следует использовать именно наружно. Здесь овощ выступает как анальгетик, что избавляет от необходимости принимать вредные медикаментозные препараты.
Данное средство способно снимать отечность, что обеспечивает полную подвижность сустава.
Как сделать компресс из капустного листа для суставов самостоятельно?
А делается он достаточно просто, главное следовать инструкции:
- Берем среднюю головку капусты и выбираем листок, который вам наиболее симпатичен. В идеале это ровный лист среднего размера. Далее промываем его в теплой воде, после чего надрезаем несколько раз ту сторону, которая будет прикладываться к телу.
- Если на листе есть грубые жилки, то их можно легко размягчить кухонным молотком.
- Далее прикладываем листочек непосредственно к суставу и обматываем пищевой пленкой для полной фиксации. И все это дело укутываем теплым шарфом.
- В случае с голенью или коленом одним листочком обойтись не получится, поэтому нужно сразу приготовить три или четыре.
- Держать капустный лист на суставе нужно около часа. Лишь в том случае, если боль не стихает нужно поменять лист на свежий. Следующая доза капустного сока снимет боль.
Капуста с медом и горчицей
Есть еще один интересный и не менее эффективный рецепт — капуста с медом. Потребуется 3 ст. ложки камфорного масла, 1 ст. л. меда и горчицы. Все это перемешать и разместить на капустном листе.
Компресс поверх обматывается бинтом, после чего снова нужно обеспечить тепло, завязав все это платком.
Такая примочка, в отличие от предыдущего рецепта, должна впитываться около четырех часов. Такие процедуры делаются на протяжении месяца.
Но если в вашем доме не найдется меда, то это не проблема. Капустный лист сам по себе способен снять беспокоящие вас боли и отеки тканей. Мед здесь выступает как помощник, но все же такая помощь не помешает.
Мед, аспирин, капуста
Следующий вариант использования капусты включает в себя еще и помощь аспирина, что только усилит эффект устранения боли.
Нужно растолочь таблетки аспирина, после чего добавить препарат в 1 чайную ложку меда. Чтобы мед не растекался можно насыпать немного муки, это придаст густоту.
Вся эта консистенция распределяется по суставу и накладывается лист капусты.
Капустный лист
Приготовление следующего компресса: берется наш главный ингредиент, срезается центральная прожилка, затем он ложится на стол и раскатывается бутылкой.
Далее берем пластиковый мешочек, поверх кладем салфетку, капустные листья. Все это снова обматывается пленкой и шарфом. Здесь главное обеспечить тепло суставу, а делается это для расширения пор, через которые, собственно и попадает сок в организм.
Такие полезные примочки вообще нужно оставлять на всю ночь, но если появился неприятный запах, то нужно все-таки сменить ее на новую. После ночи нужно снять повязку и помазать больное место облепиховым маслом. Оно поможет справиться с болезненными ощущениями.
Кстати, терапия лечения артроза включает в себя и лечение капустным соком. Можно пропитывать им ткань для компресса. Или же можно добавлять в пищу немного сока, что тоже даст свой благоприятный эффект.
Как правильно нужно менять компрессы из капусты
Хотите почувствовать эффект от чудо-компресса? Значит нужно придерживать основных правил. Прежде всего, следует следить за гигиеной кожи, участок которой участвует в лечении.
Это означает, что ее нужно мыть водой с антисептиком, после чего вытереть это место. Такая осторожность связана с тем, что после каждой процедуры на верхнем слое кожи остается дренажная жидкость, которая не должна там оставаться. Она влечет за собой неприятные последствия: дерма может покраснеть и появиться зуд.
Чтобы совокупность процедур дала эффект, необходимо:
- Разминать листья до того момента, пока не выступит сок.
- Накладывать повязку правильно, а также распределять все составляющие по порядку.
- Следить за гигиеной, то есть просушивать пораженную область до исчезновения влажности.
Такая терапия почти всегда хорошо переносится, но все же перед тем как начать процесс лечения, проконсультироваться с врачом все-таки не помешало бы.
Ведь только он сможет, исходя из вашей истории болезни, решить можно вам проводить такие процедуры или нет. Специалист очень часто назначает именно наружное применение.
Противопоказания к препарату и советы
Применение его в качестве примочки оказывает невероятный эффект, а вот с приемом внутрь могут быть проблемы.
Сок капусты запрещено принимать тем, кто страдает язвой желудка. А из-за того, что такой продукт состоит из клетчатки, то тем, кто страдает от метеоризма, употреблять это средство противопоказано.
Стоит все-таки применять капустный сок в качестве примочек.
При наружном применении все обычно проходит без сложностей, но могут быть редкие случаи непереносимости продукта. Поэтому и есть правило гигиены, которого нужно придерживаться.
И лист, и кожа должны быть продезинфицированы во избежание возникновения неприятных кожных заболеваний или поражений.
Наверняка, многие не особо доверяют таким рецептам народной медицины и сомневаются в лечебном действии капустного средства.
Да, на первый взгляд все слишком просто. Но ведь это всегда можно проверить, правда? В отличие от медикаментозных препаратов с химическим составом, такой натуральный продукт как капуста не нанесет вам никакого вреда. Почему бы не попробовать? Испробовав это средство на себе, вы будете приятно удивлены.
Каждый задается вопросом, мол, как какой-то лист может помочь в борьбе с такой серьезной болезнью как артрит? Главный секрет в натуральности продукта, благодаря чему вы можете быть уверены, что новых болезней вам это не принесет. А главное, этот препарат поможет побороть главные неприятные симптомы, которые беспокоят при заболеваниях суставов.
Компрессы из капустного листа для суставов, помогут избавиться от болезненных ощущений, а также они замедляют развитие недуга. А в общем, вы и сами можете убедиться в его действии.
Попробовать стоит, тем более, что вреда от этого вы не получите, а только почувствуете облегчение, так как боль перестанет вас беспокоить.
Главное делать компрессы регулярно, не пропуская ни дня. Только в такое случае можно увидеть результат.
Лечение капустным листом

Лекарственные свойства капусты
Неспроста капуста с давних времен применяется в рецептах народной медицины. Используются не только свежие листья, но и квашеная капуста, и капустный сок. Этот нехитрый на первый взгляд продукт вобрал в себя многие полезные составляющие, необходимые человеческому организму. В капусте есть витамины группы B и C, аминокислоты, клетчатка, а также вещества, препятствующие накоплению излишнего жира в организме. Присутствует в ее составе и уникальный витамин U, который борется с развитием язвы желудка.
Во внешних капустных листах сконцентрировано максимальное количество витаминов, благодаря чему они наиболее полезны для здоровья.
От каких проблем помогает капуста?
Наиболее часто капустные листья используются при различных травмах и повреждениях кожи. В этих случаях капуста отлично избавляет от боли и воспалений. Также они хорошо помогают при отечности.
- Свежая капуста применяется для лечения мышечных и головных болей. Не причиняя абсолютно никакого вреда организму, она действует ничем не хуже многих анальгетиков. Народная медицина также рекомендует использовать капусту для лечения болей в суставах.
- После курса инъекций на коже нередко остаются небольшие припухлости. Обычно избавляться от них рекомендуют с помощью йодной сетки, но капустный лист поможет даже лучше.
- Лечит капуста и от варикозного расширения вен. Причем, настолько эффективно, что уже после первых применений можно заметить положительные изменения.
- Благодаря богатому витаминами составу капустный лист полезен при проблемах с молочными железами, в том числе мастопатии. Многим женщинам именно это натуральное средство помогло избавиться от этого заболевания.
Противопоказания к применению капустного листа
Капуста в качестве народного средства не рекомендуется людям с заболеваниями кишечника, а также строго противопоказана в следующих случаях:
- высокая кислотность;
- перенесенные инфаркты.
Если капустный лист плохо обработать, он может вызвать проблемы с желудком.

В каких случаях применяется это средство?
Лекарственные свойства капусты используются издавна и очень широко. Существует огромное количество разнообразных рецептов, и их можно встретить как в старинных книгах, так и в современных.
- От боли в голове
Если вас беспокоит боль в голове, помочь может капуста. Приложите свежий капустный лист к месту локализации боли (лбу, затылкам или вискам). Попробуйте использовать тот же прием при повышенной температуре тела, а листья можно сначала немного отбить для выделения сока.
Для борьбы с кашлем можно использовать капустно-медовый компресс. Возьмите целый листок, промойте его и хорошо просушите с помощью салфеток. Затем опустите в кипяток, смажьте медом и прикладывайте намазанной стороной к груди или спине. Не забывайте о том, что дети могут иметь аллергию на мед. Поэтому, несмотря на положительный опыт использования такого компресса, следует с осторожностью лечить таким образом детей.
- При ожогах, язвах, пролежнях и гнойных ранах
При подобных проблемах с кожей верхние листья не подходят, следует брать только середину кочана. Измельчите капусту любым удобным способом и смешайте с сырым белком яйца. Готовую массу наложите в виде компресса на поврежденную область кожи, накройте стерильной повязкой и забинтуйте. Рекомендуется брать проверенные и максимально полезные деревенские или фермерские яйца.
- При болях в горле
Домашний компресс из капусты хорошо помогает от боли в горле. Приложите капустный лист к области шеи на 1-2 часа и заметите облегчение. Кроме того, можно использовать свежий капустный сок для полоскания горла.
- При ушибах и синяках
Капуста эффективно останавливает кровотечение и заживляет поврежденную кожу, что позволяет использовать ее при ушибах, особенно на ногах и руках. Капустный лист избавит от болевых ощущений и отечности, ускорит исчезновение гематомы.
Приложите промытый целый капустный лист к ушибленному месту. Второй вариант — отжать из капусты сок, смочить им отрез натуральной ткани и приложить к поврежденной области, зафиксировав повязкой. С помощью такой примочки можно быстро избавиться от боли и восстановить поврежденную кожу.
- При мастопатии
К сожалению, мастопатия является очень распространенным женским заболеванием. Предотвратить отечность и избавиться от боли можно с помощью свежей капусты. Есть несколько результативных вариантов применения этого натурального средства при мастопатии:
- размягчить капустный лист молотком и прикладывать на ночь;
- сделать ночной компресс из свежей капусты и меда;
- смазать лист сливочным маслом и солью, прикладывать к груди трижды в день.
Эти нехитрые приемы уже помогли многим женщинам. Кроме того, капуста полезна и для профилактики этого неприятного заболевания.
Попробуйте прикладывать к больным суставам свежие капустные листья, фиксируя чистой тканью или бинтом. Поверх наденьте носки. Удобнее всего проводить такую процедуру на ночь. Обычно достаточно курса из шести-восьми процедур, чтобы избавиться от болезненных ощущений.
- При экссудативном диатезе и мокнущей экземе
Отварите капустные листья в молоке, измельчите получившуюся массу любым удобным способом. Добавьте пшеничные отруби, прикладывайте к подверженным заболеванию областям, укрепив повязкой.
- При лактостазе
Капустный лист очень эффективно избавляет от застоя молока в груди. Уберите первые белые листья, оставив только зеленоватые внутренние. Оторвите несколько листков, хорошо промойте их, разомните. Можно смазать медом. Наложите компресс на больной участок, утеплите и закрепите его.
- При артрозе коленного сустава
Очень значительна роль капусты в лечении суставов – для этого ее применяют с давних времен. Особенно эффективна она при артрозе коленного сустава. Благодаря своим лекарственным свойствам капустный лист улучшает кровообращение, быстро уменьшает болевые ощущения в суставе, снимает отечность мягких тканей в проблемной области.
Наиболее простой способ применения капусты в этом случае – слегка размягчить чистый капустный лист и обернуть им больное место. Поверх наложите бумагу для компрессов, утеплите теплым шарфом или ватой. Можно оставить такую повязку на всю ночь, а минимальное время применения – час. При более коротких процедурах вы не сможете добиться желаемого эффекта.

Правильное использование капустного листа
Очень желательно использовать в домашнем лечении капусту, выращенную на собственном участке или приобретенную на фермерском рынке. Перед применением капустного листа тщательно промойте и просушите его.
- В случае лечения ран и других внешних повреждений кожного покрова, капустный лист следует предварительно обдать кипятком. Допустимо заготавливать листья заранее – их можно хранить в холодильнике и использовать по мере необходимости.
- Желательно предварительно удалить с листьев самые грубые прожилки и промять их, чтобы добиться выделения целебного сока, в котором и содержатся все полезные вещества. Разминать следует внешнюю сторону листа, которой он и прикладывается к коже. Также можно сделать на листе насечки с помощью ножа, но не прорезать его насквозь, чтобы сок не вытекал через лист.
- Объем компресса определяется как площадью болезненного участка, так и толщиной и размером самого листа. Часто достаточно одного или пары листьев, но в некоторых случаях может понадобиться намного большее количество – тогда они накладываются поверх друг друга немного внахлест.
- Капустный лист следует фиксировать бинтовой повязкой или, в зависимости от области, шарфом или одеждой. Если вам нужно зафиксировать компресс на колене, попробуйте воспользоваться куском старых чулок или колготок из хлопчатобумажной ткани.
В течение какого времени держать компресс?
Если вы хотите избавиться от болей в суставах, то компресс лучше оставлять на всю ночь. Если же речь идет о лечении ушибов, ран или гнойников, то менять капустные листья на свежие следует часто – когда они начинают подсыхать или издавать неприятный запах. Меняя листы, каждый раз промывайте поврежденный участок кожи чистой водой. При появлении неприятных ощущений или покраснения попробуйте воспользоваться маслом календулы или облепихи.
Капустный лист для лечения детей
Капуста дает очень хорошие результаты в лечении болей в горле и кашля у детей. Сделайте ребенку компресс – он быстро избавит от воспалительного процесса и боли. Капустные компрессы можно чередовать с творожными.
Вам понадобится суховатый, лучше деревенский творог. Разложите его на марле, приложите к горлу, укрепите пленкой и утеплите шарфом. Эта процедура полезна и для взрослых людей.
Также это средство можно применять при детских ожогах, ушибах, болезненных укусах насекомых и проблемах с кожей.
Капуста – уникальное и недорогое природное лекарство, которое поможет вам справиться со многими проблемами. Будьте здоровы!
Как делать компресс капустным листом при кашле
Компресс из капусты с медом от кашля
Изнуряющий кашель не дает покоя днем и усиливается ночью. Приступ может застать врасплох на лекции, в общественном транспорте, во время важных переговоров. Существует ли эффективное средство, способное быстро облегчить состояние, защитить от возможных осложнений и не нанести вреда здоровью? На помощь приходит компресс из капустного листа с медом – надежное и веками испытанное лекарство. Всем ли рекомендованы компрессы и в чем заключаются особенности их применения?
Чем обусловлен лечебный эффект капустного листа с медом
Мед и белокочанная капуста – мощный тандем, способный быстро побороть простуду. В старину капусту называли лекарем для бедняка. Копеечное средство спасает от многих хворей. Капустный лист, благодаря ряду целебных свойств, превосходно работает в составе комплексной терапии при лечении простудных заболеваний, бронхита, мастита, артрита и гнойных воспалений. В чем секрет этого овоща в ста одежках?
- Снимает воспаление.
- Обладает легким обезболивающим эффектом.
- Подавляет патогенную микрофлору.
- Успокаивает кашель.
- Разжижает и выводит мокроту.
Мед относят к природным антибиотикам широкого спектра действия. Он успешно лечит простуду и внутренние заболевания, заживляет инфицированные раны и применяется в косметологии, насыщает организм витаминами и так необходимыми микроэлементами, повышает иммунитет и помогает вернуть мужскую силу.
Единственным противопоказанием является вероятность возникновения аллергической реакции.
Плотный капустный лист локально повышает температуру тела на 2-3 градуса. Мед, частично растворяясь под действием температуры, смешивается с жидким капустным соком и легко проникает через поры разогретой кожи. Попадая в кровяное русло, полезные составляющие ингредиентов компресса достигают воспаленных бронхов, способствуя скорейшему выздоровлению.
- при мокром кашле эффективно освобождает бронхи;
- при сухом – способствует разжижению мокроты и последующему ее выведению;
- смягчает приступы удушья при аллергическом кашле;
- снимает отечность гортани, восстанавливая нормальную функцию дыхательных путей;
- ускоряет выздоровление.
Какой кашель помогает вылечить
Приступы сухого кашля (медики называют его непродуктивным) изматывают, раздражают горло, становятся причиной головных болей, снижают качество жизни. Лечение капустой с медом позволяет в сжатые сроки перевести сухой кашель в более благоприятную стадию – мокрый, когда при сознательном или непроизвольном откашливании из трахеи и бронхов отходит мокрота, очищаются дыхательные пути, ускоряя процесс выздоровления.
При лечении сухого кашля необходимо учесть, что для разжижения мокроты организму необходимо достаточное количество жидкости. Не забывайте о питьевом режиме. В период болезни дневная норма потребления жидкости должна быть увеличена минимум на 30%.


Какую капусту нужно использовать
Человек культивирует многие виды капусты: цветную, савойскую, брокколи, пекинскую, кольраби. Каждый из этих видов обладает собственным вкусом и имеет множество почитателей. Мы говорим об использовании капусты в лечебных целях, а значит, речь пойдет о белокочанной капусте, ведь эффективно лечит кашель именно этот представитель многочисленного капустного семейства.
Для компресса лучше всего подойдут тугие, плоские головки с сочными листьями, без повреждений и черных точек.
Обратите внимание на кочерыжку — она должна быть белой и плотной. Капуста как губка впитывает нитраты и пестициды, а поэтому покупать овощ лучше у бабушек на рынке — вероятность применения ими на своих грядках дорогостоящей химии в большом количестве сведена к нулю.
Как приготовить компресс
Лечение капустным листом с медом следует начинать с первого же дня заболевания, что значительно повышает действенность процедуры. Для получения максимального эффекта, необходимо соблюдать несколько простых правил.
Инструкция по приготовлению:
- С тугого вилка удаляем 2-3 верхних листочка (их можно использовать для приготовления салата), а следующие, те что под ними, и станут нашим лечебным средством.
- Аккуратно снимаем несколько листьев, старясь не сломать.
- На минутку отправляем в кипяток и тут же под холодный «душ». Обсушиваем полотенцем. Не стоит использовать бумажные, так как они непременно размякнут, а на поверхности листа останутся кусочки бумаги.
- Раскладываем на чистой разделочной доске и срезаем огрубевшие части. Наша задача – добиться максимальной площади соприкосновения компресса с телом.
- Отбиваем или прокатываем лист скалкой, чтобы выступил сок. Если при «раздевании» капусты листочки порвались, то одного слоя окажется мало. Чтобы не вытекал мед, потребуется накрыть листочек еще одним.
- Пока листья теплые, наносим столовую ложку меда. Если пчелиный продукт густой, распределяем пальцами и прикладываем к груди заболевшего, обходя зону сердца.
- Остается зафиксировать и утеплить.
Как правильно применять
Компресс из капусты с медом от кашля принесет ожидаемый результат лишь при правильном его применении:
- Выбирайте крупные, сочные листья.
- Не подвергайте засахарившийся мед термической обработке. Целебный продукт потеряет свои лечебные свойства.
- Контролируйте температуру капустного листа. В момент наложения компресса он должен быть приятен телу – не холодным и не горячим.
- Держите компресс положенное время, идеально оставить его на всю ночь, но для маленьких ребятишек это будет весьма проблематично.
- Утром компресс необходимо снять. Обычно мед впитывается без остатка, однако протереть тело теплым полотенцем не помешает.
- Курс лечения для закрепления результата – не менее 5 процедур.
Взрослым
Закрепить компресс лучше всего пищевой пленкой в несколько слоев. При проведении процедуры лучше полежать, но не исключены и ситуации, когда необходимо подняться. Пленка надежно будет удерживать лист, и не позволит сползти. Чтобы состав поскорее начал работать, надо накрыть пациента теплым пледом. Время действия – не меньше часа.
Детям
Капустный лист с медом от кашля ребенку в большинстве случаев зафиксировать не представляется возможным. Процедура может доставить дискомфорт или испугать малыша, а разумные аргументы не всегда оказывают действие. Лучше всего уложить любимое чадо на спинку, положить компресс, накрыть полотенцем и, придерживая рукой, рассказать сказку или вместе посмотреть мультфильм.
Можно ли использовать беременным
В период беременности не рекомендованы никакие медикаменты, горчичники также следует использовать с осторожностью. Сильный кашель вызывает сокращения мышц живота, что может привести к нежелательным последствиям.
Мощным оружием против простуды становится капуста с медом от кашля. Если до наступления беременности женщина не страдала аллергией, изменение гормонального фона не исключает проявления нежелательных реакций.
Рецепт капустного отвара от кашля и его применение
Для усиления терапевтического эффекта при простудных и вирусных заболеваниях используют отвар листьев капусты.
Рецепт: 3-4 небольших листа рвут на мелкие части и заливают 0,5 л воды. Ножом или блендером пользоваться не рекомендуется, исключение составляют кухонные ножи с лезвием из пластика. Варят на слабом огне 10 минут под крышкой и оставляют до полного остывания.
Процедить отвар и принимать по ¼ стакана 3-4 раза в день. Для усиления эффекта можно добавить немного меда. Запах и вкус лекарства нравятся не всем, но и таблетки редко бывают сладкими.
Отвар насыщает организм необходимыми минералами, снимает отечность носоглотки. Средство также с успехом применяется при такой проблеме как лечение храпа.
От чего еще помогает компресс
Медово-капустные компрессы эффективно снимают болевые ощущения в суставах при артрозах, но стоит запастись терпением. Заболевание зависит от многих факторов, развивается годами, порой незаметно, а потому и за 5-6 процедур избавления от его симптомов ожидать вряд ли стоит.
Медово-капустный компресс – настоящая палочка-выручалочка на начальной стадии мастита. Процедура превосходно рассасывает уплотнения, избавляя от устрашающих последствий. Не забудьте тщательно протереть грудь перед кормлением.
Противопоказания
Не рекомендуется ставить компресс из капусты с медом при температуре выше 37,2 градусов. Дополнительный перегрев может привести к ее скачкообразному повышению. С большой осторожностью и под контролем врача применяют этот метод лечение для грудничков.
Аллергикам, чтобы улучшить откашливание, надо предварительно провести тестирование меда на нежных участках кожи. Статистика свидетельствует, что аллергические реакции возникают на продукт, при производстве которого для защиты пчел от болезней бесконтрольно применялись антибиотики. Если вы покупаете мед в проверенных точках реализации, аллергия практически исключена.
Капустный отвар с большой осторожностью стоит применять людям, страдающим обострением гастрита или язвенной болезни.
источник
Капустный лист с мёдом для лечения кашля взрослого и ребёнка

 Любой кашель — это защитная реакция организма на какой-либо раздражитель. Причиной кашля могут стать острые респираторные заболевания, воспаления, туберкулёз, аллергия, в редких случаях онкологическое заболевание. Существует даже такое понятие, как «кашель курильщика». Лечиться кашель довольно непросто, иногда требуются продолжительные курсы приёма антибиотиков и сопутствующих медикаментов.
Любой кашель — это защитная реакция организма на какой-либо раздражитель. Причиной кашля могут стать острые респираторные заболевания, воспаления, туберкулёз, аллергия, в редких случаях онкологическое заболевание. Существует даже такое понятие, как «кашель курильщика». Лечиться кашель довольно непросто, иногда требуются продолжительные курсы приёма антибиотиков и сопутствующих медикаментов.Наиболее продуктивно и безболезненно можно избавиться от кашля, вызванного ОРЗ, бронхитом, ларингитом, трахеитом и фарингитом. Вылечиться от даже запущенного и мучительного недуга, возможно, с помощью нетрадиционных методов. Одним из эффективных средств народной медицины является компресс с мёдом и капустным листом. Особенно медовый компресс эффективен при лечении маленьких детей. Несмотря на популярность такой методики, некоторые родители до сих пор не доверяют народныму лечению, и очень зря, судя по отзывам, оно не только результативно, но и абсолютно безвредно.
Главной задачей при лечении кашля является перевод его стадии из сухого во влажный. Для этого и требуются компрессы.
Лечение кашля капустным листом, вред и польза
- С помощью компрессов разжижается мокрота, что в итоге способствует выводу её из лёгких.
- Капуста вместе с мёдом обладает мощным антимикробным, противогрибковым и противовоспалительным действием.
- У компрессов ярко выраженное спазмолитическое действие. Он способен расширить дыхательные пути, благодаря чему лечение кашля проходит намного быстрее. Уже за одну ночь сухой кашель может перейти во влажный, с обильной мокротой.
Кому противопоказан компресс из мёда и капусты
- В первую очередь — это, конечно, люди у которых аллергия на продукты пчеловодства. Им нельзя использовать мёд не только внутрь, но даже снаружи в виде компресса. В таких случаях врачи советуют заменить мёд на растительное или сливочное масло.
- Если кожа в язвах или в труднозаживающих, так называемых влажных ранах, то компресс прикладывать нельзя. То же самое относиться к некоторым кожным заболеваниям.
- Любой согревающий компресс не прикладывают при очень высокой температуре.
- Не делают компрессы и при увеличенных лимфоузлах.
Как приготовить капустный лист с мёдом от кашля
Этот компресс по методу воздействия аналогичен горчичникам. Он также разогревает грудную клетку и стимулирует приток крови. При компрессе с мёдом, полезные вещества попадают через кожу в очаг воспаления, таким образом, благодаря бактерицидным и противовоспалительным свойствам мёда выздоровление наступает уже на пятый день с начала лечения.
Существуют некоторые правила для приготовления компресса из капустного листа с мёдом
- Капусту следует выбирать свежую с полными сочными листьями. Для компресса хватает 2–3 листка, из них два кладут на спину, а один на грудь. Листья ошпаривают и слегка разминают скалкой. Капустный сок, который выпустит лист также наравне с нектаром будет участвовать в лечение. Его полезные свойства не менее ценны для больного.

 Нектар должен быть тёплым, поэтому его предварительно прогревают. Сорт мёда не имеет значения, главное условие – натуральность и высокое качество продукта.
Нектар должен быть тёплым, поэтому его предварительно прогревают. Сорт мёда не имеет значения, главное условие – натуральность и высокое качество продукта.- На каждый лист потребуется примерно по одной столовой ложке мёда. Его как можно быстрее размазывают по капустному листу и прикладывают к телу больного.
- Нельзя прикладывать капустный лист при кашле на область сердца. Если надо вылечить верхние дыхательные пути, то компресс кладут почти у самого основания шеи, при лечении пневмонии — два листа будут привязаны на спине ниже лопаток.
- Лист капусты утепляют натуральной тканью, сложенной в несколько слоёв, перевязывают грудную клетку шарфом или платком.
- В зависимости от формы заболевания, компресс делают на протяжении трёх или семи дней. Редко, когда требуется более длительное лечение.
- Снимают лист утром с помощью влажного полотенца. Мыть кожу мылом, так же как и принимать душ не рекомендуется. После чего больного одевают потеплее и до вечера никаких компрессов не накладывают. Использованный лист сразу выкидывают, второй раз его применить нельзя.
- Если улучшение не наступает, следует безотлагательно обратиться к врачу.
Капустный лист с мёдом от кашля ребёнку

 Для ребёнка капустный лист с мёдом является, пожалуй, оптимальным вариантом из всех методов лечения. Нежная чувствительная кожа малыша хорошо впитывает полезные вещества из мёда и капусты.
Для ребёнка капустный лист с мёдом является, пожалуй, оптимальным вариантом из всех методов лечения. Нежная чувствительная кожа малыша хорошо впитывает полезные вещества из мёда и капусты.Компресс из капустного листа не печёт и не колит, его действие очень мягкое и не раздражает маленького пациента. После такого компресса ребёнок, как правило, хорошо засыпает и спит глубоко до самого утра. Если у малыша нет аллергии на мед, высокой температуры, а кашель влажный, смело накладываете пару листиков компресса на грудь и спинку ребёнка.
Лепёшка из смеси капусты и мёда
Для очень маленьких пациентов с чувствительной кожей можно приготовить вместо целого листа лепёшки из капусты и мёда. Для этого капусту ошпаривают и измельчают в блендере, мякоть без сока, смешивают с мёдом и прикладывают в виде лепёшки к телу. Сверху укрепляют компресс куском марли. Можно сделать и по-другому: компресс из капусты от кашля завернуть в марлю и привязать к телу с помощью натуральной ткани большого размера. Лепёшка на теле ребёнка должна быть не более трёх часов. После того как капусту снимают, кожу ребёнка протирают влажным полотенцем без мыла.
Как дополнение к лечению малышу дают отвары с лекарственных трав. Капустный лист от кашля для детей выбирают с сочной мякотью и без повреждений.
Отвар из капусты от кашля

 Как дополнительное средство можно использовать отвар из белокочанной капусты. Этот овощ славится своими полезными свойствами и вполне может заменить те же апельсины, обычно употребляемые во время простуды. Огромное количество витаминов и микроэлементов ставит капусту наравне с цитрусовыми. Для приготовления лечебного отвара достаточно будет взять пару толстых листов, измельчить и проварить на медленном огне в течение десяти минут. Воды понадобиться примерно пол-литра на пару листов. Отвар пьют в тёплом виде в течение дня. Для усиления эффекта можно в отвар добавить ложку мёда.
Как дополнительное средство можно использовать отвар из белокочанной капусты. Этот овощ славится своими полезными свойствами и вполне может заменить те же апельсины, обычно употребляемые во время простуды. Огромное количество витаминов и микроэлементов ставит капусту наравне с цитрусовыми. Для приготовления лечебного отвара достаточно будет взять пару толстых листов, измельчить и проварить на медленном огне в течение десяти минут. Воды понадобиться примерно пол-литра на пару листов. Отвар пьют в тёплом виде в течение дня. Для усиления эффекта можно в отвар добавить ложку мёда.Компресс из капусты с мёдом во время беременности
Беременным женщинам к такой проблеме, как кашель следует относиться со всей серьёзностью. Сильный кашель способен даже спровоцировать выкидыш. Лечение женщины, вынашивающей ребёнка осложняется невозможность или даже запретом употреблять некоторые медикаменты. Тогда на помощь и приходит народная медицина. Процесс лечения следует начинать как можно быстрее уже при первых симптомах простуды. Если всё-таки появился кашель, то первым делом на помощь приходят компрессы из натуральных безопасных компонентов.
Компрессы с капустным листом от кашля
Помимо капусты с мёдом, от кашля можно приготовить и другие виды компрессов.
Мёд, водка и алое
Сок из толстого стебля алое перемешивают со столовой ложкой спирта или водки и добавляют мёд. Этим составом растирают грудь и спину больного, после чего утепляют тканью и завязывают платком.
Компресс от кашля с мёдом и мукой
Понадобиться масло подсолнечника, спирт, горчица, мёд и немного муки, чтобы можно было слепить лепёшку для компресса. Этот состав обладает отличным согревающим эффектом длительного действия, его можно использовать и при лечении детей от трёх лет.
Сухая горчица и мёд
Смешивают порошок горчицы с мёдом и мажут этим составом грудь, сверху укутывают тканью.
Для быстрого выздоровления будет уместно использовать и другие методы народной медицины. Существует немало рецептов отваров из лекарственных трав, таких как мать-и-мачеха, липа и подорожник. Они помогут избавиться от кашля.
Очень эффективное средство против кашля – тёплое молоко с мёдом и сливочным маслом. При желании, масло можно заменить пищевой содой или обойтись двумя компонентами: молоком и мёдом. Словом, во время лечения требуется более комплексный подход, включающий в себя как компрессы, так и приём лечебных средств внутрь.
источник
Капустный лист с медом от кашля ребенку и взрослому. В аптеку или на грядку?
Здравствуйте, друзья. Написать о лечении кашля компрессами из капустного листа с медом меня натолкнули две вещи:
Простуда и сильный лающий кашель у младшего сына.
Комментарии «умников» на одном сайте, которые писали, что этот «дедушкин» метод не помогает, потому как «обычная капуста ничего не вытянет из слоев дермы, это чепуха».
Ну конечно, куда нам, лечащим своих детей по древним «дедушкиным» методам до умников с их познаниями в строении эпидермиса и свойствах лимфы.
И все же, донесу до вас главную мысль.
Капустный лист с медом прекрасно лечит кашель, и не только. Деревенская белокочанная капуста «на ура» справляется и с бронхитом и даже с незапущенным воспалением. Представьте себе!
Лающий кашель у ребенка: сиропы или капуста?
Итак, что мы имеем вначале: резко заболевший ребенок с сильным лающим глухим кашлем. Заболел мой трехлетка, аккурат перед новогодними праздниками, когда у нас были куплены билеты на несколько интересных представлений с Дедом Морозом и Снегурочкой.
И я вроде вся такая опытная-переопытная, а в очередной раз поняла, что болезнь бывает коварна и непредсказуема, и весь свой хваленый опыт можно выбросить в мусорную корзину. Ребенок начал поправляться, но сразу и вдруг появился страшный глухой кашель, который мучил малыша днем и ночью, практически круглосуточно.
В ход пошел обычный арсенал, редька и лук с медом, компрессы с картошкой и пр., но в этот раз ничего не помогало. Мои любимые сиропы с айхерба закончились, а новые еще не пришли, и я уже настроилась на посещение детской поликлиники. Однако была суббота и до понедельника я решила сделать своему ребенку компресс от кашля из капустного листа с медом. Дополнительно ножки смазала теплым камфорным маслом и надела легкие х/б носочки.
И что же? А вот что: впервые за 2 дня мой малыш спал спокойно! Кашля не было практически всю ночь, только с утра снова начался, но уже был с мокротой. Окрыленная, я сделала ему еще три компресса на ночь и всё.
Помогает капуста? Помогает!
Значит, мудра природа-матушка, очень мудра! Такое народное средство от кашля как капустный лист с мёдом поможет эффективно и быстро уничтожить причину простудного заболевания.
Полезные свойства капусты с медом
Белокочанная капуста и мёд – два мощнейших природных средства для естественного лечения многих заболеваний. Сочетание данных средств позволяет добиться максимального эффекта в лечении простуды. В капусте содержится много ценных для организма веществ, среди которых горчичное масло, антиоксиданты, витаминно-минеральный комплекс. Капустные листы издавна применяются в лечении кашля, в том числе и у детей.
Перед тем, как соорудить компресс, капустный лист мнут, или слегка рубят – пока не начнёт выделяться сок. И если к такому компрессу добавить мёд – сока образуется больше, и компресс будет лучше держаться на теле. К тому же по своим полезным свойствам мёд ничуть не уступает капусте.
Как делать компресс
Компресс отличается поразительной эффективностью в лечении простудных заболеваний, а что сделать его самим просто. Главное, что нужно учесть – для изготовления компресса подойдёт только свежая, хрустящая капуста. Дряблые обсохшие листья нельзя использовать, так как они уже потеряли целебные свойства.
Листья капусты нуждаются в предварительной подготовке.
Их требуется отделить от кочана, промыть и опустить в очень горячую воду на несколько минут, после чего они станут послушными и мягкими, удобными для использования.
Затем их нужно выложить на стол, быстро высушить бумажными полотенцами или салфетками и тщательно расправив, чуть порубить или прокатать скалкой, чтобы дали сок.
Засахарившийся твердый мёд в необходимом количестве немного прогреть на водяной бане – это облегчит процесс нанесения его на листья. Но не переусердствуйте! При высокой температуре он теряет многие полезные свойства.
С помощью чайной ложечки мёд нужно равномерно распределить по всей поверхности листа (примерно 1 ложка мёда – 1 капустный лист). Компресс готов.
Прикладывают его к спине и груди той стороной листа, где нанесён мёд. К сердцу компресс прикладывать нельзя.
Приложенный компресс необходимо накрыть теплой пелёнкой из натуральной ткани и одеть ребенка во что-нибудь тёплое.
Я не использую клеёнку, никогда не кутаю ребенка в целлофан, как советуют многие. Лишний парниковый эффект абсолютно ни к чему, только нагрузка на сердечко.
Капустный лист не должен скользить по телу. Лучше использовать его лёжа в постели, можно оставить компресс на всю ночь, чтобы спина и грудь полноценно прогрелись. Утром необходимо снять компресс. Ничем протирать не нужно, но если меда было много, и он не впитался в кожу, то снимите остатки теплым чуть влажным полотенцем.
После этого необходимо надеть тёплые вещи и не допускать охлаждения тела. При сильном кашле компресс из капустного листа и мёда можно накладывать дважды в сутки, соблюдая постельный режим. Скоро состояние ребенка придёт в норму, кашель станет мокрым, не надсадным. Для быстрого и устойчивого эффекта необходимо провести курс компрессов в течение недели. Чем сильнее кашель, тем больше капустных листов необходимо прикладывать к спине и груди.
Для взрослых
Теперь о лечении взрослых. Советую для начала поставить компресс из капусты без меда.
Моя бабуля точно определяла болезнь так: если после наложения теплого капустного листа начинает чуть жечь и щипать в районе грудной клетки, значит, у больного бронхит. Если же такие ощущения в области спины (справа или слева, там, где прослушивают легкие), то, скорее всего, у человека пневмония.
После такой диагностики уже смело можно ставить компрессы с капустой и медом. И взрослым уже можно использовать целлофан, при желании, конечно. Я не использую, предпочитаю мягкое полотенце. Помогает отлично.
Утром
Утром вы заметите, что от капусты остались лишь маленькие тонкие пластиночки, иногда не остается ничего (при пневмонии). Это значит, что компресс сработал на все 100%. Обязательно долечитесь до конца, ставьте лист с медом до полного исцеления!
Готовим отвар
Для усиления терапевтического эффекта компресса можно сопровождать процедуры с принятием отвара из капустных листьев.
Нужно промыть 3 свежих листа белокочанной капусты, порезать на небольшие кусочки и кипятить около 15 минут в 2-3 стаканах воды. Остуженный отвар принимать внутрь по полстакана до 4 раз в день. Он наполнит организм полезными минеральными солями и поспособствует более эффективному отхождению сгустков мокроты из дыхательных путей. Отвар из капустных листьев также укрепляет иммунитет, что помогает организму скорее справиться с болезнью.
Если на фоне кашля имеются головная боль и высокая температура, необходимо обратиться к доктору, чтобы не упускать время, и дополнить лечение медикаментами.
Капустный лист с мёдом при беременности
Для беременной женщины опасен сильный кашель, так как напряжение брюшных органов может не только навредить малышу, но даже спровоцировать выкидыш. А воспаление дыхательных путей представляет серьёзную опасность для развития плода. При первых же симптомах простуды беременная женщина обязана посетить врача. Если медикаментозная терапия противопоказана ввиду определённого срока беременности, в ход пойдут народные методы, но их также необходимо обсудить с врачом. Беременность обычно не является противопоказанием к применению компресса из капустного листа и мёда, хотя обычные горчичники на определённых сроках противопоказаны.
Осторожность нужна и здесь
Обычно компрессы из мёда и листьев капусты переносятся хорошо, но есть и исключения.
Чувствительная кожа, чаще всего у детей. В таких случаях капустные листы измельчают, смешивают с мёдом (2 чайные ложки на 1 лист) и делают лепёшку, которую заворачивают в несколько слоёв марлевой ткани и только потом прикладывают к больному. Время выдержки компресса – 1 час.
Аллергия на мёд означает, что придётся обойтись без него. Либо можно вместо мёда взять сливочное или касторовое масло.
Людям с метеоризмом, диареей и печёночными нарушениями не следует принимать отвар из капустных листьев, это усугубит данные симптомы.
Открытые ранки на коже спины или груди также говорят о том, что компресс не следует накладывать, будет раздражение.
Высокая температура. Согревающий компресс может усугубить состояние больного.
Увеличенные лимфоузлы. Обычно ничего страшного, но пока причина этого симптома не выяснена, согревающие процедуры делать запрещено.
Кашель – главный сигнал о том, что в дыхательных путях обнаружился непорядок. Но кашель не всегда говорит о воспалениях, иногда он бывает при бронхиальных спазмах или сердечной недостаточности, в таких случаях необходимо срочно обращаться за медицинской помощью. Если причиной кашля является простуда – каждый в состоянии устранить такой кашель с помощью народной медицины, которая не теряет популярности в современном мире.
Кашель – это лишь рефлекс организма на воспаление слизистой оболочки дыхательных органов. Чтобы избавиться от этого неприятного симптома, необходимо устранить его причину – сгустки мокроты, в которых стремительно размножаются болезнетворные микробы. Если начать лечение кашля у ребенка капустным листом с медом сразу, можно избежать серьёзных последствий в виде бронхита или воспаления лёгких. Всем здоровья!
источник
Как помогает капустный лист от кашля?
Вряд ли отыщется человек, не сталкивавшийся никогда с кашлем, главным симптомом болезней дыхательных путей. Правда, не всегда он обозначает, что протекает воспалительный процесс в бронхах, трахее или легких. Он может быть вызван также спазмом бронхов, воспалением гортани, сердечной недостаточностью, другими заболеваниями. В этой статье речь пойдет о том, как вылечить простудный кашель простым средством народных целителей.


Что такое кашель?
Это симптом болезни, рефлекс, демонстрирующий, что есть воспаление и раздражение слизистой органов дыхания, следовательно, лечение в случае простуды направлено не на его устранение, а на отхождение и разжижение мокроты, являющейся источником размножения различных болезнетворных микроорганизмов. Нужно начать как можно быстрее лечение при самых первых признаках простуды, для того чтобы в дальнейшем избежать осложнений, среди которых пневмония или бронхит.
Лечение кашля капустным листом с медом применяется успешно и давно. Связано это с особыми свойствами овоща, который в своем составе содержит кроме минералов и витаминов горчичное масло, антиоксиданты, органические кислоты и большое количество других веществ, полезных для организма.
Тест на переносимость
Капустный лист от кашля используется для лечения даже детей, он безопасен. При этом с медом следует обращаться осторожно, так как данный продукт может вызывать острую аллергию. Касается это в особенности лечения малышей.
Для того чтобы провести тест, необходимо смазать небольшой кусочек листа капусты медом, после чего положить его на место сгиба локтя. Если спустя 10 минут не будет никакой реакции, можно смело начинать лечение.


Капустный лист от кашля для детей может использоваться только после того, как будет проведен тест.
Лист капусты с медом
Чаще всего капустный лист от кашля применяется в форме компресса, способного справиться с инфекцией, уменьшить боль и снять воспалительный процесс. Наши бабушки таким именно образом нас лечили в детстве – разные травки внутрь и на грудь лист капусты с медом. Этот компресс отлично прогревает грудь, кроме того, помогает откашливанию. Периодически бывает достаточно всего пары процедур, чтобы пришло существенное облегчение. В этом случае главное – не запустить заболевание, даже при легком кашле необходимо начинать делать процедуры.
Компресс из капустного листа при кашле
Каким образом сделать компресс, чтобы в результате получить пользу?
Нужно взять листья для компресса от сочных упругих здоровых кочанов, с них срезать грубые центральные части и на минутку опустить в кипяток, чтобы лист нагрелся и размяк. Потом прокатать его бутылкой или скалкой, чтобы он пустил сок.
На водяной бане предварительно необходимо подогреть мед. Он должен стать теплым и легко намазываться на капусту. На 1 лист возьмите ложку меда. Равномерно и быстро нанесите его и приложите к грудной клетке, в то место, куда мы накладываем горчичник. При этом область сердца нужно оставить открытой. Приложите сверху толстый слой материала, например хлопка, фланели, льна, после чего накройте платком или теплым шарфом, которым необходимо перевязать грудь, чтобы компресс надежно держался.


В случае если кашель находится в начальной стадии, хватит одного листа за процедуру, если же процесс уже усугубился, подготовленный второй лист наложите между лопатками на спину. Подобные компрессы необходимо накладывать ежедневно на ночь до 7 раз. В основном к этому моменту кашель полностью стихает, конечно, если лечение было вовремя начато.
После снятия компресса утром кожу следует протереть влажным мягким полотенцем и тепло одеться. В случае если кашель сопровождается головной болью, повышением температуры, это может оказаться следствием инфекции, тогда срочно необходимо обращаться к доктору.
Капустный лист от кашля можно использовать в чистом виде, если у вашего малыша или вас имеется аллергия на мед. Делайте все описанным выше образом, но без меда. Подобный компресс также хорошо справляется с кашлем, улучшает отхождение мокроты и прогревает. Мед заменить можно сливочным или касторовым маслом либо подогретым свиным внутренним жиром.
Отвар
Помимо компресса, можно приготовить отвар из капусты, для чего хорошо промойте 2 листа, нарежьте их на кусочки небольшого размера и варите в 0,5 л воды примерно 10 минут. Потом отвар слейте, остудите и употребляйте трижды в день по половине стакана. Он насытит ваш организм минеральными солями, укрепит иммунитет и ускорит отхождение из бронхов мокроты.
Такой отвар противопоказан при инфекционной диарее, метеоризме, функциональных нарушениях печени. В случае если в течение одной недели не проходит кашель, нужно обратиться за помощью к специалисту.
Капустный лист для детей
Ребенку не всегда можно давать препараты из аптеки, которые имеют огромное количество побочных эффектов. Справиться с кашлем на ранних стадиях заболевания помогают простые безвредные народные средства.


Стоит отметить, что капустный лист с медом от кашля ребенку можно давать только как вспомогательное средство лечения. Желательно малыша сразу показать врачу, не допуская таким образом развития серьезных заболеваний.
Лист с медом можно накладывать на спину или грудь ребенку, если у него отсутствует аллергия на мед, а также при условии, что кашель влажный, простудного характера, при этом температура тела невысокая. Такой компресс делайте на ночь, тщательно укутав малыша. К утру кашель в основном становится мягче, бронхи от мокроты очищаются лучше. В основном бывает достаточно трех процедур для того, чтобы кашель полностью прошел.
Капустный лист с медом от кашля ребенку можно заменить лепешкой, если у него чувствительная кожа. Для этого делают смесь из меда и измельченной капусты. Нужно взять на один лист 2 ложки меда. Готовую массу нанести на салфетку из марли из нескольких слоев, накрыть сверху тем же слоем марли, после чего приложить на спину или грудь, словно горчичник. Этот компресс нужно держать в течение часа, потом снять, место наложения протереть влажным полотенцем, после чего ребенка уложить в постель, дав ему травки от кашля.
Капустный лист от кашля для детей также применяется в форме отвара. Кроме компресса, малышу можно давать его трижды в день по столовой ложке в теплом виде с половинкой ложки меда.


Применение при беременности
Кашель при беременности сам по себе очень вреден, поскольку в этом момент напрягаются многие органы и брюшная стенка, что способно повредить будущему малышу, а также привести к выкидышу. В особенности кашель опасен, если он вызван воспалительными процессами, проходящими в нижних и верхних дыхательных путях, на любых стадиях развития. Следовательно, при самых простых симптомах ОРВИ или простуды требуется срочная консультация специалиста.
На некоторых сроках беременности лечение медикаментами бывает противопоказано и не всегда можно применять даже горчичники, следовательно, как альтернатива применяются различные народные способы, один из них — капустный лист от кашля. При беременности его также к груди прикладывают в форме компресса вместо обычного горчичника.
В этот период времени любые методы лечения, лекарства согласованы должны быть с доктором.


Противопоказания
Капустный лист от кашля противопоказаний в использовании не имеет, очень редко может возникнуть непереносимость данного продукта. При этом мед может вызывать сильную аллергическую реакцию, следовательно, использовать его нельзя даже наружно в том случае, если у вас имеется аллергия на продукты пчеловодства (мед в частности).
Ограничения
Существуют некоторые ограничения к употреблению капустного листа:
- Нельзя делать прогревающие компрессы при высокой температуре.
- Лист капусты с медом на кожу не накладывается, если там есть повреждения в виде язвочек или ссадин.
- Компрессы нельзя использовать при наличии лимфатических узлов увеличенных размеров.


Капустный лист от кашля: отзывы
Читая отзывы о данном средстве, можно узнать, что оно очень эффективно в случае, если лечение начинается на ранних стадиях заболевания. При этом если болезнь уже запущена, то вылечить ее таким образом вряд ли получится.
источник
Как сделать компресс из капустного листа при кашле
Как помогает капустный лист от кашля?
Вряд ли отыщется человек, не сталкивавшийся никогда с кашлем, главным симптомом болезней дыхательных путей. Правда, не всегда он обозначает, что протекает воспалительный процесс в бронхах, трахее или легких. Он может быть вызван также спазмом бронхов, воспалением гортани, сердечной недостаточностью, другими заболеваниями. В этой статье речь пойдет о том, как вылечить простудный кашель простым средством народных целителей.


Что такое кашель?
Это симптом болезни, рефлекс, демонстрирующий, что есть воспаление и раздражение слизистой органов дыхания, следовательно, лечение в случае простуды направлено не на его устранение, а на отхождение и разжижение мокроты, являющейся источником размножения различных болезнетворных микроорганизмов. Нужно начать как можно быстрее лечение при самых первых признаках простуды, для того чтобы в дальнейшем избежать осложнений, среди которых пневмония или бронхит.
Лечение кашля капустным листом с медом применяется успешно и давно. Связано это с особыми свойствами овоща, который в своем составе содержит кроме минералов и витаминов горчичное масло, антиоксиданты, органические кислоты и большое количество других веществ, полезных для организма.
Тест на переносимость
Капустный лист от кашля используется для лечения даже детей, он безопасен. При этом с медом следует обращаться осторожно, так как данный продукт может вызывать острую аллергию. Касается это в особенности лечения малышей.
Для того чтобы провести тест, необходимо смазать небольшой кусочек листа капусты медом, после чего положить его на место сгиба локтя. Если спустя 10 минут не будет никакой реакции, можно смело начинать лечение.


Капустный лист от кашля для детей может использоваться только после того, как будет проведен тест.
Лист капусты с медом
Чаще всего капустный лист от кашля применяется в форме компресса, способного справиться с инфекцией, уменьшить боль и снять воспалительный процесс. Наши бабушки таким именно образом нас лечили в детстве – разные травки внутрь и на грудь лист капусты с медом. Этот компресс отлично прогревает грудь, кроме того, помогает откашливанию. Периодически бывает достаточно всего пары процедур, чтобы пришло существенное облегчение. В этом случае главное – не запустить заболевание, даже при легком кашле необходимо начинать делать процедуры.
Компресс из капустного листа при кашле
Каким образом сделать компресс, чтобы в результате получить пользу?
Нужно взять листья для компресса от сочных упругих здоровых кочанов, с них срезать грубые центральные части и на минутку опустить в кипяток, чтобы лист нагрелся и размяк. Потом прокатать его бутылкой или скалкой, чтобы он пустил сок.
На водяной бане предварительно необходимо подогреть мед. Он должен стать теплым и легко намазываться на капусту. На 1 лист возьмите ложку меда. Равномерно и быстро нанесите его и приложите к грудной клетке, в то место, куда мы накладываем горчичник. При этом область сердца нужно оставить открытой. Приложите сверху толстый слой материала, например хлопка, фланели, льна, после чего накройте платком или теплым шарфом, которым необходимо перевязать грудь, чтобы компресс надежно держался.


В случае если кашель находится в начальной стадии, хватит одного листа за процедуру, если же процесс уже усугубился, подготовленный второй лист наложите между лопатками на спину. Подобные компрессы необходимо накладывать ежедневно на ночь до 7 раз. В основном к этому моменту кашель полностью стихает, конечно, если лечение было вовремя начато.
После снятия компресса утром кожу следует протереть влажным мягким полотенцем и тепло одеться. В случае если кашель сопровождается головной болью, повышением температуры, это может оказаться следствием инфекции, тогда срочно необходимо обращаться к доктору.
Капустный лист от кашля можно использовать в чистом виде, если у вашего малыша или вас имеется аллергия на мед. Делайте все описанным выше образом, но без меда. Подобный компресс также хорошо справляется с кашлем, улучшает отхождение мокроты и прогревает. Мед заменить можно сливочным или касторовым маслом либо подогретым свиным внутренним жиром.
Отвар
Помимо компресса, можно приготовить отвар из капусты, для чего хорошо промойте 2 листа, нарежьте их на кусочки небольшого размера и варите в 0,5 л воды примерно 10 минут. Потом отвар слейте, остудите и употребляйте трижды в день по половине стакана. Он насытит ваш организм минеральными солями, укрепит иммунитет и ускорит отхождение из бронхов мокроты.
Такой отвар противопоказан при инфекционной диарее, метеоризме, функциональных нарушениях печени. В случае если в течение одной недели не проходит кашель, нужно обратиться за помощью к специалисту.
Капустный лист для детей
Ребенку не всегда можно давать препараты из аптеки, которые имеют огромное количество побочных эффектов. Справиться с кашлем на ранних стадиях заболевания помогают простые безвредные народные средства.


Стоит отметить, что капустный лист с медом от кашля ребенку можно давать только как вспомогательное средство лечения. Желательно малыша сразу показать врачу, не допуская таким образом развития серьезных заболеваний.
Лист с медом можно накладывать на спину или грудь ребенку, если у него отсутствует аллергия на мед, а также при условии, что кашель влажный, простудного характера, при этом температура тела невысокая. Такой компресс делайте на ночь, тщательно укутав малыша. К утру кашель в основном становится мягче, бронхи от мокроты очищаются лучше. В основном бывает достаточно трех процедур для того, чтобы кашель полностью прошел.
Капустный лист с медом от кашля ребенку можно заменить лепешкой, если у него чувствительная кожа. Для этого делают смесь из меда и измельченной капусты. Нужно взять на один лист 2 ложки меда. Готовую массу нанести на салфетку из марли из нескольких слоев, накрыть сверху тем же слоем марли, после чего приложить на спину или грудь, словно горчичник. Этот компресс нужно держать в течение часа, потом снять, место наложения протереть влажным полотенцем, после чего ребенка уложить в постель, дав ему травки от кашля.
Капустный лист от кашля для детей также применяется в форме отвара. Кроме компресса, малышу можно давать его трижды в день по столовой ложке в теплом виде с половинкой ложки меда.


Применение при беременности
Кашель при беременности сам по себе очень вреден, поскольку в этом момент напрягаются многие органы и брюшная стенка, что способно повредить будущему малышу, а также привести к выкидышу. В особенности кашель опасен, если он вызван воспалительными процессами, проходящими в нижних и верхних дыхательных путях, на любых стадиях развития. Следовательно, при самых простых симптомах ОРВИ или простуды требуется срочная консультация специалиста.
На некоторых сроках беременности лечение медикаментами бывает противопоказано и не всегда можно применять даже горчичники, следовательно, как альтернатива применяются различные народные способы, один из них — капустный лист от кашля. При беременности его также к груди прикладывают в форме компресса вместо обычного горчичника.
В этот период времени любые методы лечения, лекарства согласованы должны быть с доктором.


Противопоказания
Капустный лист от кашля противопоказаний в использовании не имеет, очень редко может возникнуть непереносимость данного продукта. При этом мед может вызывать сильную аллергическую реакцию, следовательно, использовать его нельзя даже наружно в том случае, если у вас имеется аллергия на продукты пчеловодства (мед в частности).
Ограничения
Существуют некоторые ограничения к употреблению капустного листа:
- Нельзя делать прогревающие компрессы при высокой температуре.
- Лист капусты с медом на кожу не накладывается, если там есть повреждения в виде язвочек или ссадин.
- Компрессы нельзя использовать при наличии лимфатических узлов увеличенных размеров.


Капустный лист от кашля: отзывы
Читая отзывы о данном средстве, можно узнать, что оно очень эффективно в случае, если лечение начинается на ранних стадиях заболевания. При этом если болезнь уже запущена, то вылечить ее таким образом вряд ли получится.
источник
Компресс из капусты с медом от кашля
Изнуряющий кашель не дает покоя днем и усиливается ночью. Приступ может застать врасплох на лекции, в общественном транспорте, во время важных переговоров. Существует ли эффективное средство, способное быстро облегчить состояние, защитить от возможных осложнений и не нанести вреда здоровью? На помощь приходит компресс из капустного листа с медом – надежное и веками испытанное лекарство. Всем ли рекомендованы компрессы и в чем заключаются особенности их применения?
Чем обусловлен лечебный эффект капустного листа с медом
Мед и белокочанная капуста – мощный тандем, способный быстро побороть простуду. В старину капусту называли лекарем для бедняка. Копеечное средство спасает от многих хворей. Капустный лист, благодаря ряду целебных свойств, превосходно работает в составе комплексной терапии при лечении простудных заболеваний, бронхита, мастита, артрита и гнойных воспалений. В чем секрет этого овоща в ста одежках?
- Снимает воспаление.
- Обладает легким обезболивающим эффектом.
- Подавляет патогенную микрофлору.
- Успокаивает кашель.
- Разжижает и выводит мокроту.
Мед относят к природным антибиотикам широкого спектра действия. Он успешно лечит простуду и внутренние заболевания, заживляет инфицированные раны и применяется в косметологии, насыщает организм витаминами и так необходимыми микроэлементами, повышает иммунитет и помогает вернуть мужскую силу.
Единственным противопоказанием является вероятность возникновения аллергической реакции.
Плотный капустный лист локально повышает температуру тела на 2-3 градуса. Мед, частично растворяясь под действием температуры, смешивается с жидким капустным соком и легко проникает через поры разогретой кожи. Попадая в кровяное русло, полезные составляющие ингредиентов компресса достигают воспаленных бронхов, способствуя скорейшему выздоровлению.
- при мокром кашле эффективно освобождает бронхи;
- при сухом – способствует разжижению мокроты и последующему ее выведению;
- смягчает приступы удушья при аллергическом кашле;
- снимает отечность гортани, восстанавливая нормальную функцию дыхательных путей;
- ускоряет выздоровление.
Какой кашель помогает вылечить
Приступы сухого кашля (медики называют его непродуктивным) изматывают, раздражают горло, становятся причиной головных болей, снижают качество жизни. Лечение капустой с медом позволяет в сжатые сроки перевести сухой кашель в более благоприятную стадию – мокрый, когда при сознательном или непроизвольном откашливании из трахеи и бронхов отходит мокрота, очищаются дыхательные пути, ускоряя процесс выздоровления.
При лечении сухого кашля необходимо учесть, что для разжижения мокроты организму необходимо достаточное количество жидкости. Не забывайте о питьевом режиме. В период болезни дневная норма потребления жидкости должна быть увеличена минимум на 30%.


Какую капусту нужно использовать
Человек культивирует многие виды капусты: цветную, савойскую, брокколи, пекинскую, кольраби. Каждый из этих видов обладает собственным вкусом и имеет множество почитателей. Мы говорим об использовании капусты в лечебных целях, а значит, речь пойдет о белокочанной капусте, ведь эффективно лечит кашель именно этот представитель многочисленного капустного семейства.
Для компресса лучше всего подойдут тугие, плоские головки с сочными листьями, без повреждений и черных точек.
Обратите внимание на кочерыжку — она должна быть белой и плотной. Капуста как губка впитывает нитраты и пестициды, а поэтому покупать овощ лучше у бабушек на рынке — вероятность применения ими на своих грядках дорогостоящей химии в большом количестве сведена к нулю.
Как приготовить компресс
Лечение капустным листом с медом следует начинать с первого же дня заболевания, что значительно повышает действенность процедуры. Для получения максимального эффекта, необходимо соблюдать несколько простых правил.
Инструкция по приготовлению:
- С тугого вилка удаляем 2-3 верхних листочка (их можно использовать для приготовления салата), а следующие, те что под ними, и станут нашим лечебным средством.
- Аккуратно снимаем несколько листьев, старясь не сломать.
- На минутку отправляем в кипяток и тут же под холодный «душ». Обсушиваем полотенцем. Не стоит использовать бумажные, так как они непременно размякнут, а на поверхности листа останутся кусочки бумаги.
- Раскладываем на чистой разделочной доске и срезаем огрубевшие части. Наша задача – добиться максимальной площади соприкосновения компресса с телом.
- Отбиваем или прокатываем лист скалкой, чтобы выступил сок. Если при «раздевании» капусты листочки порвались, то одного слоя окажется мало. Чтобы не вытекал мед, потребуется накрыть листочек еще одним.
- Пока листья теплые, наносим столовую ложку меда. Если пчелиный продукт густой, распределяем пальцами и прикладываем к груди заболевшего, обходя зону сердца.
- Остается зафиксировать и утеплить.
Как правильно применять
Компресс из капусты с медом от кашля принесет ожидаемый результат лишь при правильном его применении:
- Выбирайте крупные, сочные листья.
- Не подвергайте засахарившийся мед термической обработке. Целебный продукт потеряет свои лечебные свойства.
- Контролируйте температуру капустного листа. В момент наложения компресса он должен быть приятен телу – не холодным и не горячим.
- Держите компресс положенное время, идеально оставить его на всю ночь, но для маленьких ребятишек это будет весьма проблематично.
- Утром компресс необходимо снять. Обычно мед впитывается без остатка, однако протереть тело теплым полотенцем не помешает.
- Курс лечения для закрепления результата – не менее 5 процедур.
Взрослым
Закрепить компресс лучше всего пищевой пленкой в несколько слоев. При проведении процедуры лучше полежать, но не исключены и ситуации, когда необходимо подняться. Пленка надежно будет удерживать лист, и не позволит сползти. Чтобы состав поскорее начал работать, надо накрыть пациента теплым пледом. Время действия – не меньше часа.
Детям
Капустный лист с медом от кашля ребенку в большинстве случаев зафиксировать не представляется возможным. Процедура может доставить дискомфорт или испугать малыша, а разумные аргументы не всегда оказывают действие. Лучше всего уложить любимое чадо на спинку, положить компресс, накрыть полотенцем и, придерживая рукой, рассказать сказку или вместе посмотреть мультфильм.
Можно ли использовать беременным
В период беременности не рекомендованы никакие медикаменты, горчичники также следует использовать с осторожностью. Сильный кашель вызывает сокращения мышц живота, что может привести к нежелательным последствиям.
Мощным оружием против простуды становится капуста с медом от кашля. Если до наступления беременности женщина не страдала аллергией, изменение гормонального фона не исключает проявления нежелательных реакций.
Рецепт капустного отвара от кашля и его применение
Для усиления терапевтического эффекта при простудных и вирусных заболеваниях используют отвар листьев капусты.
Рецепт: 3-4 небольших листа рвут на мелкие части и заливают 0,5 л воды. Ножом или блендером пользоваться не рекомендуется, исключение составляют кухонные ножи с лезвием из пластика. Варят на слабом огне 10 минут под крышкой и оставляют до полного остывания.
Процедить отвар и принимать по ¼ стакана 3-4 раза в день. Для усиления эффекта можно добавить немного меда. Запах и вкус лекарства нравятся не всем, но и таблетки редко бывают сладкими.
Отвар насыщает организм необходимыми минералами, снимает отечность носоглотки. Средство также с успехом применяется при такой проблеме как лечение храпа.
От чего еще помогает компресс
Медово-капустные компрессы эффективно снимают болевые ощущения в суставах при артрозах, но стоит запастись терпением. Заболевание зависит от многих факторов, развивается годами, порой незаметно, а потому и за 5-6 процедур избавления от его симптомов ожидать вряд ли стоит.
Медово-капустный компресс – настоящая палочка-выручалочка на начальной стадии мастита. Процедура превосходно рассасывает уплотнения, избавляя от устрашающих последствий. Не забудьте тщательно протереть грудь перед кормлением.
Противопоказания
Не рекомендуется ставить компресс из капусты с медом при температуре выше 37,2 градусов. Дополнительный перегрев может привести к ее скачкообразному повышению. С большой осторожностью и под контролем врача применяют этот метод лечение для грудничков.
Аллергикам, чтобы улучшить откашливание, надо предварительно провести тестирование меда на нежных участках кожи. Статистика свидетельствует, что аллергические реакции возникают на продукт, при производстве которого для защиты пчел от болезней бесконтрольно применялись антибиотики. Если вы покупаете мед в проверенных точках реализации, аллергия практически исключена.
Капустный отвар с большой осторожностью стоит применять людям, страдающим обострением гастрита или язвенной болезни.
источник
Капустный лист с медом от кашля ребенку и взрослому. В аптеку или на грядку?
Здравствуйте, друзья. Написать о лечении кашля компрессами из капустного листа с медом меня натолкнули две вещи:
Простуда и сильный лающий кашель у младшего сына.
Комментарии «умников» на одном сайте, которые писали, что этот «дедушкин» метод не помогает, потому как «обычная капуста ничего не вытянет из слоев дермы, это чепуха».
Ну конечно, куда нам, лечащим своих детей по древним «дедушкиным» методам до умников с их познаниями в строении эпидермиса и свойствах лимфы.
И все же, донесу до вас главную мысль.
Капустный лист с медом прекрасно лечит кашель, и не только. Деревенская белокочанная капуста «на ура» справляется и с бронхитом и даже с незапущенным воспалением. Представьте себе!
Лающий кашель у ребенка: сиропы или капуста?
Итак, что мы имеем вначале: резко заболевший ребенок с сильным лающим глухим кашлем. Заболел мой трехлетка, аккурат перед новогодними праздниками, когда у нас были куплены билеты на несколько интересных представлений с Дедом Морозом и Снегурочкой.
И я вроде вся такая опытная-переопытная, а в очередной раз поняла, что болезнь бывает коварна и непредсказуема, и весь свой хваленый опыт можно выбросить в мусорную корзину. Ребенок начал поправляться, но сразу и вдруг появился страшный глухой кашель, который мучил малыша днем и ночью, практически круглосуточно.
В ход пошел обычный арсенал, редька и лук с медом, компрессы с картошкой и пр., но в этот раз ничего не помогало. Мои любимые сиропы с айхерба закончились, а новые еще не пришли, и я уже настроилась на посещение детской поликлиники. Однако была суббота и до понедельника я решила сделать своему ребенку компресс от кашля из капустного листа с медом. Дополнительно ножки смазала теплым камфорным маслом и надела легкие х/б носочки.
И что же? А вот что: впервые за 2 дня мой малыш спал спокойно! Кашля не было практически всю ночь, только с утра снова начался, но уже был с мокротой. Окрыленная, я сделала ему еще три компресса на ночь и всё.
Помогает капуста? Помогает!
Значит, мудра природа-матушка, очень мудра! Такое народное средство от кашля как капустный лист с мёдом поможет эффективно и быстро уничтожить причину простудного заболевания.
Полезные свойства капусты с медом
Белокочанная капуста и мёд – два мощнейших природных средства для естественного лечения многих заболеваний. Сочетание данных средств позволяет добиться максимального эффекта в лечении простуды. В капусте содержится много ценных для организма веществ, среди которых горчичное масло, антиоксиданты, витаминно-минеральный комплекс. Капустные листы издавна применяются в лечении кашля, в том числе и у детей.
Перед тем, как соорудить компресс, капустный лист мнут, или слегка рубят – пока не начнёт выделяться сок. И если к такому компрессу добавить мёд – сока образуется больше, и компресс будет лучше держаться на теле. К тому же по своим полезным свойствам мёд ничуть не уступает капусте.
Как делать компресс
Компресс отличается поразительной эффективностью в лечении простудных заболеваний, а что сделать его самим просто. Главное, что нужно учесть – для изготовления компресса подойдёт только свежая, хрустящая капуста. Дряблые обсохшие листья нельзя использовать, так как они уже потеряли целебные свойства.
Листья капусты нуждаются в предварительной подготовке.
Их требуется отделить от кочана, промыть и опустить в очень горячую воду на несколько минут, после чего они станут послушными и мягкими, удобными для использования.
Затем их нужно выложить на стол, быстро высушить бумажными полотенцами или салфетками и тщательно расправив, чуть порубить или прокатать скалкой, чтобы дали сок.
Засахарившийся твердый мёд в необходимом количестве немного прогреть на водяной бане – это облегчит процесс нанесения его на листья. Но не переусердствуйте! При высокой температуре он теряет многие полезные свойства.
С помощью чайной ложечки мёд нужно равномерно распределить по всей поверхности листа (примерно 1 ложка мёда – 1 капустный лист). Компресс готов.
Прикладывают его к спине и груди той стороной листа, где нанесён мёд. К сердцу компресс прикладывать нельзя.
Приложенный компресс необходимо накрыть теплой пелёнкой из натуральной ткани и одеть ребенка во что-нибудь тёплое.
Я не использую клеёнку, никогда не кутаю ребенка в целлофан, как советуют многие. Лишний парниковый эффект абсолютно ни к чему, только нагрузка на сердечко.
Капустный лист не должен скользить по телу. Лучше использовать его лёжа в постели, можно оставить компресс на всю ночь, чтобы спина и грудь полноценно прогрелись. Утром необходимо снять компресс. Ничем протирать не нужно, но если меда было много, и он не впитался в кожу, то снимите остатки теплым чуть влажным полотенцем.
После этого необходимо надеть тёплые вещи и не допускать охлаждения тела. При сильном кашле компресс из капустного листа и мёда можно накладывать дважды в сутки, соблюдая постельный режим. Скоро состояние ребенка придёт в норму, кашель станет мокрым, не надсадным. Для быстрого и устойчивого эффекта необходимо провести курс компрессов в течение недели. Чем сильнее кашель, тем больше капустных листов необходимо прикладывать к спине и груди.
Для взрослых
Теперь о лечении взрослых. Советую для начала поставить компресс из капусты без меда.
Моя бабуля точно определяла болезнь так: если после наложения теплого капустного листа начинает чуть жечь и щипать в районе грудной клетки, значит, у больного бронхит. Если же такие ощущения в области спины (справа или слева, там, где прослушивают легкие), то, скорее всего, у человека пневмония.
После такой диагностики уже смело можно ставить компрессы с капустой и медом. И взрослым уже можно использовать целлофан, при желании, конечно. Я не использую, предпочитаю мягкое полотенце. Помогает отлично.
Утром
Утром вы заметите, что от капусты остались лишь маленькие тонкие пластиночки, иногда не остается ничего (при пневмонии). Это значит, что компресс сработал на все 100%. Обязательно долечитесь до конца, ставьте лист с медом до полного исцеления!
Готовим отвар
Для усиления терапевтического эффекта компресса можно сопровождать процедуры с принятием отвара из капустных листьев.
Нужно промыть 3 свежих листа белокочанной капусты, порезать на небольшие кусочки и кипятить около 15 минут в 2-3 стаканах воды. Остуженный отвар принимать внутрь по полстакана до 4 раз в день. Он наполнит организм полезными минеральными солями и поспособствует более эффективному отхождению сгустков мокроты из дыхательных путей. Отвар из капустных листьев также укрепляет иммунитет, что помогает организму скорее справиться с болезнью.
Если на фоне кашля имеются головная боль и высокая температура, необходимо обратиться к доктору, чтобы не упускать время, и дополнить лечение медикаментами.
Капустный лист с мёдом при беременности
Для беременной женщины опасен сильный кашель, так как напряжение брюшных органов может не только навредить малышу, но даже спровоцировать выкидыш. А воспаление дыхательных путей представляет серьёзную опасность для развития плода. При первых же симптомах простуды беременная женщина обязана посетить врача. Если медикаментозная терапия противопоказана ввиду определённого срока беременности, в ход пойдут народные методы, но их также необходимо обсудить с врачом. Беременность обычно не является противопоказанием к применению компресса из капустного листа и мёда, хотя обычные горчичники на определённых сроках противопоказаны.
Осторожность нужна и здесь
Обычно компрессы из мёда и листьев капусты переносятся хорошо, но есть и исключения.
Чувствительная кожа, чаще всего у детей. В таких случаях капустные листы измельчают, смешивают с мёдом (2 чайные ложки на 1 лист) и делают лепёшку, которую заворачивают в несколько слоёв марлевой ткани и только потом прикладывают к больному. Время выдержки компресса – 1 час.
Аллергия на мёд означает, что придётся обойтись без него. Либо можно вместо мёда взять сливочное или касторовое масло.
Людям с метеоризмом, диареей и печёночными нарушениями не следует принимать отвар из капустных листьев, это усугубит данные симптомы.
Открытые ранки на коже спины или груди также говорят о том, что компресс не следует накладывать, будет раздражение.
Высокая температура. Согревающий компресс может усугубить состояние больного.
Увеличенные лимфоузлы. Обычно ничего страшного, но пока причина этого симптома не выяснена, согревающие процедуры делать запрещено.
Кашель – главный сигнал о том, что в дыхательных путях обнаружился непорядок. Но кашель не всегда говорит о воспалениях, иногда он бывает при бронхиальных спазмах или сердечной недостаточности, в таких случаях необходимо срочно обращаться за медицинской помощью. Если причиной кашля является простуда – каждый в состоянии устранить такой кашель с помощью народной медицины, которая не теряет популярности в современном мире.
Кашель – это лишь рефлекс организма на воспаление слизистой оболочки дыхательных органов. Чтобы избавиться от этого неприятного симптома, необходимо устранить его причину – сгустки мокроты, в которых стремительно размножаются болезнетворные микробы. Если начать лечение кашля у ребенка капустным листом с медом сразу, можно избежать серьёзных последствий в виде бронхита или воспаления лёгких. Всем здоровья!
источник
Эффективен ли капустный лист от кашля?
Кашель – неприятный симптом, который зачастую мешает спокойно жить. Чтобы от него избавиться прибегают к различным средствам, в том числе и нетрадиционным. К ним относится капустный лист, который применяется в различных рецептах народной медицины. Он эффективен при различных заболеваниях дыхательной системы.
Эффективность применения капустного листа при кашле
Кашель не является заболеванием сам по себе, он относится к симптомам различных патологий, связанных с органами дыхания. Использование капусты при кашле благотворно сказывается на состояние организма из-за ее состава. Она богата микроэлементами, витаминами, питательными веществами, которые проникают внутрь клеток, благодаря чему организм сопротивляется заболеванию и восстанавливается.
Капуста оказывает следующие действия:
- Противовоспалительное – в капусте содержатся антиоксиданты, которые помогают бороться против любой патологии дыхательной системы, даже бронхита.
- Бактерицидное – способствует устранению бактерий из организма, в особенности в сочетании с лекарственными препаратами.
- Обезболивающее – при сильном натуженном кашле часто возникают болезненные ощущения и дискомфорт в горле. Прием средств с капустными листами помогает уменьшить эти неприятные явления.
- Успокаивающее – длительный ночной кашель не дает спокойно отдохнуть. Но во время болезни это необходимо, чтобы побыстрее выздороветь. Капуста обладает легким седативным эффектом, что улучшает сон.
- Иммуномодулирующее – употребление капусты помогает повысить иммунитет, тем самым быстрее справиться с заболеванием и восстановиться после него.
Способы применения
Применять капусту можно в разных видах: в качестве компресса, в отваре или отжав из листьев сок.
Прежде, чем использовать овощ нужно внимательно его осмотреть. Стоит отбирать здоровые, неповрежденные плоды. В случае, если дефекты, то лучше их обрезать или не брать эти листья. Все листья перед использованием промывать теплой проточной водой.
Компресс
Для приготовления компрессов можно использовать сами листья и кочерыжку.
В случае использования листьев их аккуратно отделяют от кочерыжки. Утолщение стебля удалить с помощью ножа. После этого слегка отбить листы с помощью деревянной скалки или молотка. Стороной, с которой выделился сок, приложить к шее, грудной области, спине. Сверху обмотать пищевой пленкой и утеплить с помощью шерстяного шарфа или платка. Оставить компресс на на пару часов, после чего снять повязку и смыть остатки сока.

 Из капустного листа часто делают компресс от кашля
Из капустного листа часто делают компресс от кашляЕсли капустные листы отсутствуют или их мало осталось на кочерыжке, то можно воспользоваться следующим рецептом. Измельчить капустные остатки с помощью блендера или комбайна. Полученную кашицу переложить на пищевую пленку и приложить к шее. Тщательно закрепить ее, утеплить шарфом. Оставить компресс на несколько часов. Через 1-1,5 часа чувствуется облегчение, кашель станет менее выраженным, а его частота уменьшится. Менять повязку каждые 2 часа, пока состояние окончательно не улучшится.
В случае, если присутствует кашель, использование капустного компресса противопоказано.
Капустный сок
Капустный сок хорошо помогает при болях в горле, вызванных сильным сухим кашлем. Для его получения можно воспользоваться соковыжималкой. При ее отсутствии капусту натирают на мелкой терке. Полученную массу переложить в марлю и тщательно отжать. В полученный сок добавить 1 ч.л. 6% раствора уксусной кислоты. Оставить настаиваться на 25-30 минут. Полоскать горло данным составом каждые 2-3 часа. Он обезболит и устранит дискомфорт в горле.

 Капустный сок – народное средство от кашля
Капустный сок – народное средство от кашляКапустный отвар
Также эффективным средством против кашля является отвар из капусты, с его помощью лечат данный симптом на любой стадии патологии.
Для приготовления отвара небольшой кочан капусты заливается холодной водой в кастрюле и ставится на огонь. Варить овощ нужно до полной готовности, пока листья не станут мягкими. После этого кочан из кастрюли убирается, отвар процеживается и наливается в банку. Принимают питье по половине стакана с добавлением 0,5 ч.л. меда трижды в сутки во время еды.
Мед, при индивидуальной непереносимости, заменяют касторовым маслом.
Противопоказания
Хотя капуста является натуральным продуктом, но она имеет ряд противопоказаний. В случае, если листья или кочерыжка овоща используются для приготовления компресса особых противопоказаний нет, кроме повышенной температуры.
Есть и другие ограничения по применению данного состава:
- наличие открытых повреждений (ран), язв на коже в месте, где накладывается компресс;
- увеличение лимфоузлов.
При внутреннем использовании капусты у нее следующие противопоказания:
- при заболеваниях пищеварительной системы – гастритах, энтероколите, панкреатите;
- хронические заболевания различной этиологии;
- индивидуальная непереносимость продукта.
Особенности применения
Как и другие народные рецепты, использование капусты имеет свои особенности, касающиеся некоторые группы людей. К ним относятся дети и беременные женщины. Эти две категории лиц требуют особого внимания из-за своей чувствительности. Перед использованием любого лечения необходимо проконсультироваться со специалистом.
Особенности использования у детей
Не всегда есть возможность использовать фармацевтические препараты от кашля, если дело касается ребенка. В настоящее время многие из них выпускаются с различными добавками, вызывающими аллергическую реакцию. Поэтому народная медицина приходится как нельзя кстати.
Использовать капусту для лечения кашля у ребенка можно в разных видах. Наиболее популярны компрессы из листьев и меда. Их накладывают на область груди и на спину. Данную процедуру проводят на ночь, хорошо укутав малыша в одеяло. За ночь кроха пропотеет, а кашель станет мягче, очищая тем самым бронхи от мокроты. Не стоит применять процедуру при повышенной температуре. Для полного выздоровления обычно хватает 3-4 процедур.
Также можно сделать компрессы-горчичники из капустной кашицы. Они столь же эффективны, как и листы.
Употребление капустного питья (отвара, сока) чаще всего не вызывает отказа ребенка. Они приятны на вкус, не имеют горьких и кислых оттенков. Но могут вызвать расстройство пищеварения, в частности повышенное газообразование, запоры. Поэтому стоит внимательно следить за стулом малыша.
Особенности применения у беременных
Кашель для беременных опасен сам по себе, так как во время него происходит напряжение передней брюшной стенки, а следовательно и матки. Это может создать угрозу дальнейшего вынашивания ребенка.

 Капустный лист можно использовать во время беременности от кашля
Капустный лист можно использовать во время беременности от кашляНа протяжение всей беременности лечение медикаментозными препаратами довольно небезопасно. Особенно это касается первого триместра. Капуста не противопоказана при беременности. Поэтому ее можно применять по время всего этого периода. Ее можно использовать в виде компрессов, которые прикладывают к грудной области, на спину, на шею или принимать внутрь. Но при использовании отваров и сока капусты следует учитывать, что она способствует метеоризму. Это может ухудшить самочувствие беременной женщины.
Рецепты с капустным листом
Для лечения кашля в народной медицине есть большое количество рецептов и использованием капустных листов.
- Кочан капусты сварить. Аккуратно отделить листья от кочерыжки. Смазать их внутреннюю сторону медом и приложить к груди больного. Закрепить пищевой пленкой и укутать одеялом. Оставить данный компресс на ночь. Курс лечения – 3-5 дней.
- Капусту и свеклу натереть на мелкой терке. Полученную кашицу отжать через марлю. К соку добавить немного уксуса и дать настояться около получаса. После этого можно полоскать горло. Данное средство эффективно при болях в горле при ангине, тонзиллите, ларингите.
- Смешать измельченную блендером (комбайном) капусту с медом, мукой и горчицей, чтобы получилась достаточно плотная лепешка. Размять ее и приложить на грудь больного. После этого укутать его сначала хлопковой тканью, а сверху шерстяной. Оставаться так минут 30-40, после чего снять компресс. Дольше процедуру проводить нельзя, так как горчица может вызвать ожог. Средство помогает при запущенном бронхите, расширяя и снимая спазм с бронхов, помогая выведению бронхов и смягчению кашлевого симптома.
- Смешать сок капусты и алоэ, добавить немного меда. Принимать данную смесь 5-6 раз в день по 1 ст.л. пред едой.
Капуста является эффективным средством от кашля. Но при этом у нее есть свои противопоказания и побочные действия, о которых не стоит забывать. Перед ее использованием в любом виде необходима консультация лечащего врача. В противном случае возможно не достичь полного излечения и кашель перейдет в хронический или возникнут осложнения.
источник
Компресс из капусты
Сизо-зеленые или багровые капустные листья — великолепное природное лекарство. Можно долго смеяться, говорить, что это народное средство не работает… Но хвалебные отзывы множества людей подтверждают удивительное действие капусты!
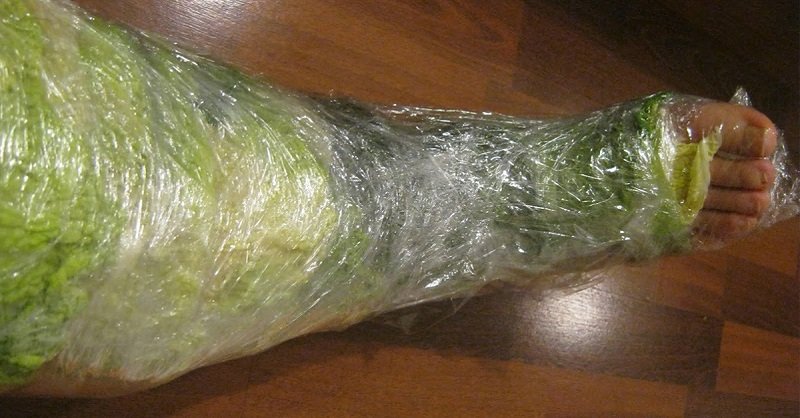
Компресс из капусты
Не стоит недооценивать данный листовой овощ. В составе капусты присутствуют сахара, минеральные соли (сера, кальций, калий, фосфор), клетчатка, лактаза, липаза, антоцианы, протеаза и другие энзимы, фитонциды, витамин А, витамин В1, витамин С. Благодаря суперсоставу капуста может излечивать синяки, припухлости, отеки!
Компресс из капустного листа используют для лечения застоя грудного молока у кормящих женщин, при набухании молочных желез при ПМС. Чрезвычайно эффективным это средство является при варикозе и воспалении суставов, ушибах и других травмах, которые сопровождаются отеками.

Тебе понадобится
- капуста (эффективнее использовать красную)
- бинт
- фольга
- скалка
- духовка
Применение
- Вымой кочан капусты, сними верхние листья. Промокни листья салфеткой, срежь верхние твердые части с них.
- Заверни листья в фольгу и отправь их в духовку на 5 минут, чтобы листья согрелись. Единственный момент: они не должны быть горячими! Есть риск, что капуста при перегреве утратит целебные свойства.
- Подготовленные листья примотай к ноге бинтом.
- Меняй листья на свежие каждые 2 часа для достижения максимального лечебного эффекта.

Сколько держать компресс из капустного листа? Если всё делать правильно, уже спустя сутки ты заметишь, как исчез отек, синяк уменьшился, припухлости не доставляют настолько сильных болезненных ощущений. После вечера, проведенного на каблуках, нет лучше средства, чем капустное обертывание…

При радикулите и воспалении суставов капустный компресс рекомендуется делать также с мёдом. А свежий капустный сок — отличное косметическое средство, увлажняющее кожу!
Эффект от использования обычной огородной капусты тебя точно порадует! Расскажи, пользуешься ли ты проверенными средствами народной медицины в быту, мы будет рады узнать.
Автор статьи
Александра Килимчук
С детства интересуется медициной, выросла в семье врачей. Умеет приготовить шикарный завтрак буквально из ничего, не боится экспериментировать на кухне: готовит пироги без муки, низкокалорийный майонез, полезные сладости. Никогда не опускает руки и верит, что люди созданы, чтобы помогать друг другу! Во всех ее домашних делах помощником выступает сын Саша. Любимая книга Александры — «Искусство любить» Э. Фромма.
Как лечиться капустным листом. Какой стороной прикладывать капустный лист к больному месту
В капустных листах много витаминов группы В, С, аминокислот, клетчатки и других полезных компонентов. Листьями овоща лечат различные заболевания. Давайте подробнее рассмотрим, когда и каким образом применяется компресс из капустного листа.
Сферы применения капустных листов
Капустный сок применяется внутрь, а листочки наружно. Они дренируют пораженный орган или ткань. Овощ обладает противовоспалительным, антиоксидантным и ранозаживляющим действием.
Компрессы с капустой используются для лечения:
- ожогов и обморожений;
- синяков и различных травм;
- огрубения молочных желез, мастита и мастопатии;
- ревматизма, невралгии;
- почечной колики;
- мигреней;
- желудочно-кишечных заболеваний, болезней печени, желчных путей;
- простуды, бронхита, астмы, плеврита;
- укусов насекомых и животных;
- артрозов и артритов в любой части тела.
При лечении капустным листом важно не пропустить онкологическое образование. Капустные компрессы считаются безопасными. Очень редко вызывают аллергию. Чтобы добиться быстрого выздоровления, рекомендуется средство применять после консультации с доктором.
Какую капусту применять для компрессов?
Капустный компресс рекомендуется делать из белокочанного и савойского овоща. Оба вида капусты состоят из кочерыжки, листьев и кочана. Важно также знать, что кочерыжку с листьями не продают в магазинах. Поэтому для проведения компрессов договоритесь с огородником, у которого будете покупать капусту, какая именно часть овоща вам нужна.
Особенности проведения компресса
Компресс из капустных листьев осуществляется следующим образом:
- Листочки овоща хорошо вымойте и просушите.
- Если листья будут прикладываться к ранам или другим повреждениям кожи, их нужно вначале обдать кипятком.
- Перед тем как использовать лист, подогрейте его до комнатной температуры, если ингредиент хранился в холодильнике.
- Промните листья, заранее удалив самые твердые прожилки. Помятый овощ пустит сок и принесет еще больше эффекта.
- Разминается внешняя сторона листа, которая будет прикладываться к больной части тела. Можно листья помять скалкой, ножом.
- Компресс должен быть достаточной толщины. Она зависит от размера больного места, а также величины и толщины самих листочков. Иногда достаточно всего двух листьев, но бывают случаи, когда нужно приложить целую стопку.
- Листья необходимо прикладывать нахлестом друг на друга.
- Листочки зафиксируйте бинтом или повязкой, чтобы они плотно прижались к поврежденному месту.
При лечении таким способом суставов длительность накладывания компресса составляет 12 часов. Компрессы для лечения ранок, ушибов, гнойничков нужно менять по мере высыхания листа. Прежде чем приложить новый слой листьев, обязательно помойте больное место водой и высушите.
При появлении покраснения или жжения на коже смажьте её маслом облепихи или календулы.
Способы применения капустного компресса
Компресс из капусты применяется для терапии суставов, мастопатии, кашля, ангины, бронхита, ушибов и растяжений, ожогов и ран, а также других травм и заболеваний. В каждом случае имеются свои особенности использования капусты для компрессов.
Терапия суставов
Так как капуста снимает боль, её часто применяют для терапии заболеваний суставов. Средство устраняет боль без применения обезболивающих препаратов, а также снимает отек мягких тканей, активизирует кровообращение в поврежденных суставах.
Средний лист овоща промойте, с одной стороны слегка надрежьте, размягчите и уберите толстые прожилки. Стороной с мякотью обмотайте больной сустав. Сверху закройте пленкой и шарфом или теплым платком.
Терапия мастопатии
При мастопатии и лактостазе, помимо медикаментозного лечения, к груди прикладывается компресс из капусты с медом. Менять его нужно через каждые 12 часов. Если боль не проходит, проконсультируйтесь еще раз с доктором.
Терапия кашля
Внешний лист отделите от кочана капусты. Помойте, сделайте его мягким. Нанесите немного меда и приложите лист в виде компресса к спине или груди. Процедура проводится на ночь в течение нескольких дней.
Дополнительный прием медикаментов, назначенных врачом, поможет избавиться даже от самого страшного и противного кашля.
Терапия ангины
Опустите лист капусты на несколько секунд в кипяток. Смажьте его медом и приложите к шее спереди. Чтобы компресс лучше действовал, рекомендуется сверху лист зафиксировать полиэтиленом и теплым шарфом.
Меняйте компрессы из капустного листа с медом через каждые 10 часов. Если ингредиент прикладывается без мёда, менять компресс нужно через каждые три часа.
Терапия бронхита
При бронхите листья отправьте на 60 секунд в теплу
Как самому себе сделать укол в бедро: Как сделать укол самому себе: подкожный, в бедро, внутримышечно – как сделать инъекцию самому себе, техника выполнения и видео
как сделать инъекцию самому себе, техника выполнения и видео
Как делать укол в бедро, обычно необходимо знать тем, кому назначили курс инъекций внутримышечно. Ездить каждый раз в больницу, чтобы укол сделали в стационаре не всегда удобно, особенно, если пациент не может свободно опереться на ногу. Человек может попросить о помощи близких людей, но в только в том случае, если родственники или знакомые имеют навыки для подобной процедуры.
Особенности внутримышечных инъекций
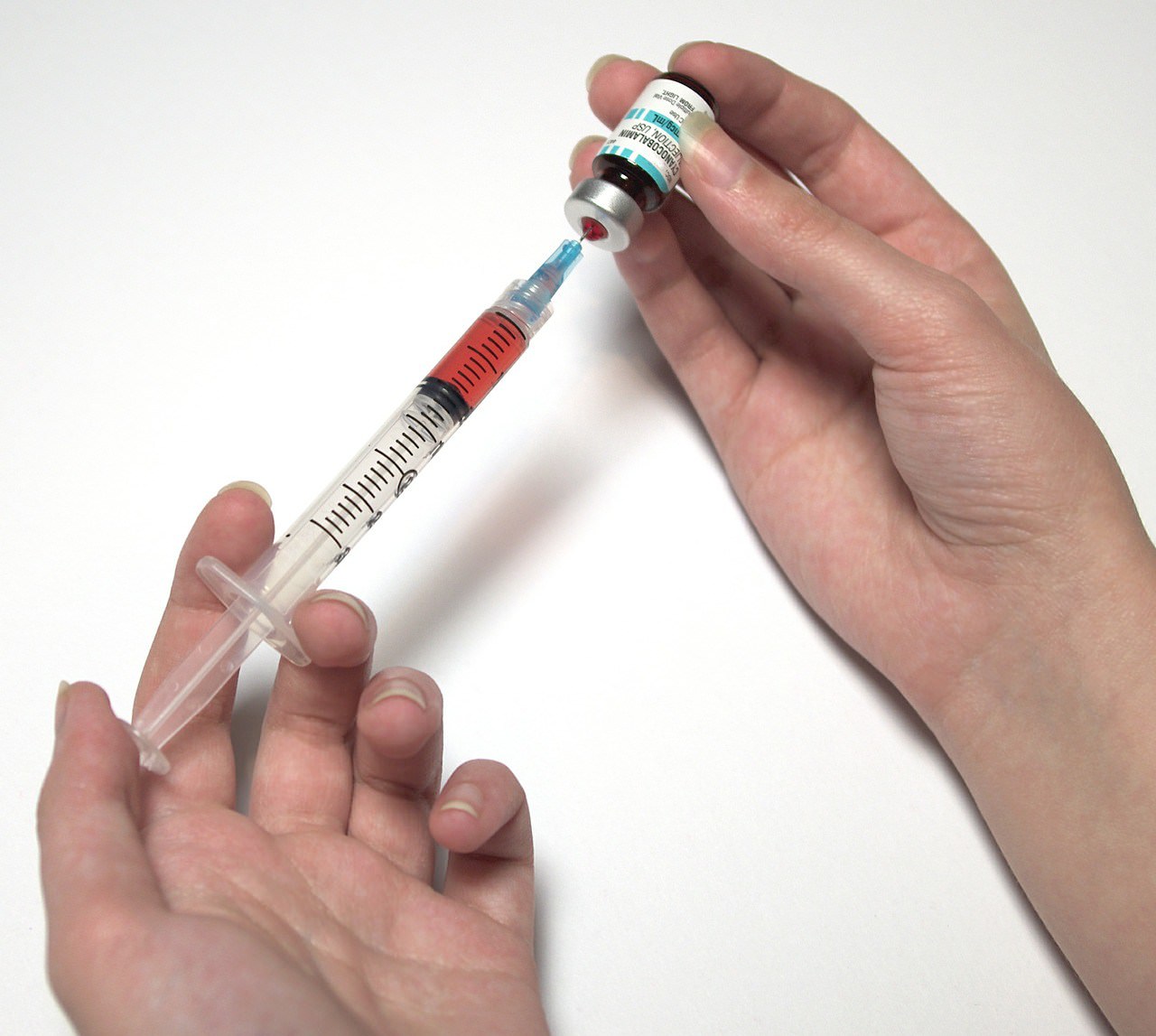
В назначении инъекций всегда есть смысл, если врач считает целесообразным использовать парентеральную форму применения препарата. Внутримышечные уколы иногда более эффективны по следующим причинам:
- Препарат поступает сразу в кровь после сделанного укола, минуя ЖКТ и печень, поэтому на слизистые органов пищеварения не будет оказано раздражающего воздействия. Многие препараты могут вызвать дисбактериоз, и придется восстанавливать микрофлору пребиотиками.
- Такой путь позволит поступить в организм оптимальной концентрации лекарства.
- Всасывание и распределение по тканям происходит моментально.
При некоторых болезнях необходим периодический или постоянный, в течение жизни, прием лекарств, и именно внутримышечно. Таким образом, вводят следующие препараты:
- инсулин;
- анальгетики;
- витамины;
- антигистаминные.
Эти препараты иногда нужно доставить в организм максимально быстро, что важно для нормализации самочувствия, а иногда, и сохранения жизни.
Помимо мышц, уколы делают в вену и подкожно. Инъекции в мышцы проходят безболезненнее всего.
Для справки! В бедро укол делается, так как там располагается очень крупная мышца, что удобно для распределения лекарства.
Подготовка к процедуре
Для всей процедуры помимо самих ампул нужно приобрести следующие медицинские изделия:
- Шприцы трехкомпонентные, по одному на каждую инъекцию курса, можно даже с запасом.
- Стерильную вату.
- Спирт медицинский
- Медицинский поднос или блюдечко.
Приобретая шприц, нужно обратить внимание на иголку, ее толщина будет зависеть от количества жировой прослойки и толщины кожи. Для детей берут самую тонкую, для тучных людей самую толстую.
Для справки! Приобретая шприц, надо выбирать объем больше необходимой дозы на 1 мл.
Независимо от того, кому будет делаться внутримышечная инъекция в бедро, необходимо сначала наполнить шприц препаратом правильно.
Наполнение шприца производится обязательно непосредственно перед тем, как сделать укол. А происходит это таким образом:
- Чистыми руками берется ампула, наконечник протирается спиртом.
- Прежде чем колоть препарат, нужно убедиться, что он необходимой консистенции, не имеет посторонних примесей и осадков, для этого ампула встряхивается на свету.
- Отламывается кончик и шприцем вбирается препарат.
- Шприц ставится вертикально, по нему нужно постучать ногтем, чтобы весь воздух всплыл наверх.
- Весь воздух выпускается из шприца нажатием поршня.
Шприц готов к введению. Дополнительно к каждой процедуре подготавливаются два ватных тампона, которые смачиваются в спирте.
Каждый раз при проведении процедуры важно обеспечить стерильность. Для этого в домашних условиях достаточно вымыть руки, обработать их антисептиком и протереть место укола проспиртованным ватным диском.
Дальше техника выполнения уже отличается в зависимости от того, нужно ли сделать себе укол или необходимо делать инъекцию кому-то.
Как делать укол в бедро самому себе?
Внутримышечные инъекции можно сделать в бедро, ягодицу, живот и плечо. Укол самому себе удобнее делать именно в бедро. Это можно и даже лучше делать сидя.
Не всем хватает мужества сделать укол в бедро самому себе. Но решившись, можно избежать многих проблем. Не будет зависимости от времени другого человека способного это сделать. Можно сделать это в любое время, а если собрать походный чемоданчик с инструментами для уколов, то и в любом месте. Ведь для этого нет надобности раздеваться полностью.
Важно! Вводя иглу, нужно проконтролировать глубину, чтобы острие не впилось в кость. Были случаи, что кончик иглы ломался о кость и оставался внутри.
Сама техника проста, главный секрет заключается в том, чтобы расслабить мышцы и делать процедуру уверенной рукой. Для того, чтобы расслабится, можно посмотреть видео и понять, что это не страшно.
Стоит хотя бы раз проявить хладнокровие, следующие инъекции пойдут по накатанной. При наличии необходимого инвентаря и уже наполненного шприца, ход процедуры следующий:
- Необходимо сесть на стул перед зеркалом, не выпрямляя ноги. Внешняя часть бедра, в частности тот участок мышц, который не касается стула и “свисает” с него, и будет зоной, в которую нужно ставить укол.
- Наполнить правильно шприц лекарством и резким уверенным движением, держа шприц под углом 90°, ввести иглу в мышцу.
- Вводить лекарство медленным движением, не торопясь, во избежание гематомы.
- Под тем же углом в 90° извлечь иглу, прижимая ватным тампоном, смоченным в спирте.
- Выкинуть шприц.
Хорошо немного промассировать место, чтобы лекарство рассосалось равномерно. Бедро – самое удобное место для инъекций, даже во время военно-полевых условиях принято делать уколы самостоятельно в эту область.
Как делать укол в бедро другому человеку?

Поставить кому-то укол гораздо удобнее в ягодицы. Так как человек лежит расслабленно и проще найти зону. Но если все же по каким-либо причинам необходимо сделать именно в бедро, ход действий при этом будет следующий:
- Пациента нужно уложить на удобную кушетку и попросить расслабиться.
- Найти зону. Это средняя треть переднебоковой поверхности бедра.
- Обработать поверхность кожи в зоне предполагаемой инъекции антисептиком.
- Держа шприц как карандаш, уверенным движением ввести его под кожу.
- Медленно ввести препарат и, зажав место прокола ватным диском, вынуть иглу.
Важно ввести препарат именно в мышцу, чтобы убедиться, что игла не попала случайно в вену или сосуд, надо немного потянуть поршень на себя, если иголка в вене, она захватит много крови.
Совет! Если укол слишком болезнен, то можно к лекарству подмешать Лидокаин или Новокаин.
Если человек не имеет толстого слоя подкожного жира, например, он худощавый или это ребенок, то перед уколом необходимо взять участок кожи, в который планируется вводить препарат, в складку.
Негативные последствия от неправильной техники укола
При неправильной технике выполнения инъекции в бедро и несоблюдении правил стерильности могут возникнуть некоторые неприятные последствия:
- гематома;
- уплотнения;
- боль в мышце;
- абсцесс.
Если образовались шишки, препарат, скорее всего, ввели в жировую ткань. Небольшая гематома примерно в 5 мм, которая не беспокоит человека, допустима. Это значит, что задет мелкий сосудик. Но если задет крупный, то гематома может быть крупной, и рассасывается она длительное время
Чтобы этого избежать, важно соблюдать следующие правила:
- Не делать укол подряд в одно и то же бедро, их обязательно надо чередовать.
- Вводить лекарство медленно.
- Шприц использовать качественный, с тонкой иглой и поршнем из качественного черного каучука.
- Убедиться, что в шприце нет воздуха, дождавшись появления струйки.
- Максимально расслабить мышцу.
- После введения лекарства промассировать это место, чтобы лекарство разошлось по мышце и не оставило на месте введения инфильтрат.
- Выбрать место для инъекции без кожных повреждений и прыщей.
При соблюдении всех этих правил и правильной технике негативные последствия практически исключены.
Но если после укола болит нога — это не всегда значит, что он неправильно сделан. Причиной могут служить слишком тонкие сосуды или плохая свертываемость крови. После некоторых препаратов может болеть независимо от методики введения. Например, Актовегин и Магнезия.
Чтобы понять наверняка, что не была занесена инфекция стоит периодически обращать внимание на область введения. В случае воспаления появятся следующие признаки:
- нога станет горячей на ощупь;
- появиться покраснение;
- будет чувствоваться болезненность при пальпации;
- образуется отек.
В этом случае стоит незамедлительно обратиться к врачу, он назначит адекватное лечение.
Как сделать укол в бедро самому себе – техника выполнения внутримышечной инъекции
Внутримышечная инъекция – манипуляция, которую должен выполнять медицинский работник. Однако в современных условиях не всегда есть возможность ежедневно добираться до поликлиники, чтобы сделать необходимую процедуру. А курс внутримышечных инъекций обычно состоит из 7-10 процедур. Поэтому нелишним будет знать, как сделать укол в бедро самому себе, чтобы при необходимости получить лечение своевременно.
Что такое внутримышечная инъекция
Внутримышечная инъекция – это введение лекарственного вещества с помощью шприца с иглой внутрь какой-либо мышцы. Обычно для данной процедуры подходят самые крупные мышцы тела – ягодичная, бедренная или плечевая. Они наиболее развиты и хорошо кровоснабжаются, благодаря этому лекарство быстро присоединяется к току крови.
Медицинские учреждения считают стандартом введение лекарства внутрь ягодичной мышцы, а точнее, ее верхнего наружного квадранта. Если человек хочет самостоятельно сделать себе укол, более всего подойдет именно мышца бедра, как наиболее доступная.
Интересно!
Можно ли делать укол в бедро вместо ягодицы – эти мышцы практически идентичны, поэтому разницы в месте введения лекарства нет. Однако проблемой может стать излишняя худоба, когда бедренные мышцы очень тонкие. Тогда поставить инъекцию будет затруднительно, так как игла сразу дойдет до кости. По мнению врачей, слишком худым людям все же лучше вводить лекарства в ягодицу.
Что потребуется для процедуры
Если человек хочет поставить себе укол в бедро внутримышечно, ему понадобится подготовить все необходимые вещи. Что же понадобится для того, чтобы сделать инъекцию в бедро:
- Прежде всего нужно взять требуемое лекарство. Перед манипуляцией необходимо оценить состояние лекарства и ампулы. Ампула должна быть целой, название лекарства, серия и срок годности хорошо читаемы. Само лекарство не должно быть мутным (если иное не указано в инструкции). Следует сверить цвет и прозрачность лекарства с описанием по инструкции,
- Далее понадобится шприц с иглой. Для внутримышечных введений используют шприцы на 5 или 10 мл, с иглой 0,7 мм диаметром. Такая игла достаточно длинная, чтобы пройти слой мышц и достаточно тонкая, чтобы не вызывать болевых ощущений,
- Для обработки места укола понадобится антисептик (лучше всего спирт) и ватный тампон. Вместо спирта можно взять йод.
После того, как все подготовлено, нужно тщательно вымыть руки, чтобы не занести инфекцию. Дополнительно можно обработать руки антисептиком.
Техника выполнения
Как правильно делать внутримышечные инъекции в бедро – техника выполнения процедуры на самом деле достаточно простая. Манипуляция выполняется по строгому алгоритму:
- Ставят укол в переднюю или боковую поверхность бедра – здесь меньше жирового слоя, и иголка сразу входит внутримышечно,
- Вскрывают ампулу с лекарственным веществом – на ней есть для этого специальная метка,
- Шприц извлекают из упаковки, снимают защитный колпачок с иглы,
- Набирают препарат из ампулы, следя, чтобы не попадали пузырьки воздуха,
- Если все же воздух попал, его необходимо удалить из шприца через иглу, слегка надавливая поршень,

- Кожу бедра необходимо тщательно обработать спиртом – обработку делают от центра к периферии,
- После обработки резким точным движением делают укол – игла должна войти внутрь мышечного слоя примерно на ¾, под прямым углом,
- После этого можно вводить лекарственное вещество – медленно опуская поршень шприца,
- Когда препарат полностью введен, иглу извлекают, прижимают место укола ваткой, смоченной спиртом,
- Место прокола рекомендуется слегка помассировать, чтобы ускорить всасывание препарата.
Сразу после того, как произведен укол в мышцу бедра, нужно собрать шприц и ампулу с иглой. Утилизация производится как обычный мусор. Иголку следует закрыть колпачком. Повторно использовать шприц для манипуляции нельзя, так как он теряет стерильность.
Некоторые препараты требуют разведения. Так, антибиотики разводят новокаином для снижения болезненности. Лекарственные вещества порошкообразной формы разводят водой для инъекций или раствором натрия хлорида. Чтобы развести препарат, нужно вскрыть ампулу растворителя, набрать его шприцом и ввести в ампулу с порошком. Далее нужно тщательно взболтать ампулу, чтобы препарат полностью растворился. Внутримышечное введение рекомендуется делать уже другим, чистым шприцом.
Мнение специалиста!
Укол в бедро самому себе – процедура не очень болезненная. Однако возникновение боли может быть связано с психологическим барьером. Из-за страха перед уколом мышцы бедренной области напрягаются, становятся плотными. Естественно, что проникновение иглы вызывает боль. Необходимо постараться устранить психологический барьер, максимально расслабить мышцы, тогда болевые ощущения будут минимальны.
Возможные осложнения
При уколах в область бедра возможно развитие осложнений. Обычно это происходит вследствие несоблюдения техники манипуляции. Наиболее частыми осложнениями являются:
- Постинъекционный инфильтрат – возникает из-за частых проколов одного и того же места,
- Нагноение места инъекции – из-за недостаточной антисептической обработки кожи ноги и рук, а также нестерильной иглы,
- Кровотечение и гематома – из-за повреждения сосудов иглой.
Для предотвращения образования инфильтрата нужно делать инъекции в разные участки бедра, а также чередовать ноги, особенно если лечебный курс длительный. Если инфильтрат все же образовался, следует смазать этот участок гепариновой мазью.
Нагноение места инъекции требует обращения за медицинской помощью. Нагноившийся участок необходимо вскрывать и удалять гной. Далее назначается курс антибиотиков.
На некоторые препараты может возникать аллергия, поэтому для внутримышечного введения следует использовать только те лекарства, которые назначил врач.
Внутримышечная инъекция самому себе – несложная процедура. Но многие люди боятся делать себе эту манипуляцию из страха боли. Чтобы процедура была безболезненной, нужно знать, куда колоть, расслабить мышцы и соблюдать технику введения иглы.
Укол в бедро: как сделать инъекцию самостоятельно
В терапии многих заболеваний часто возникает необходимость внутримышечного введения лекарственных препаратов. Это довольно неприятная процедура, однако она позволяет доставить действующее вещество в органы и ткани, без участия пищеварительной системы. Поэтому уколы все-таки приходится терпеть, а иногда случается так, что нужно сделать инъекцию себе самому. Например, назначен курс лечения, включающий трех-четырехразовое введение антибиотиков. А ближайшее медицинское учреждение находится достаточно далеко, или неудобно отвлекаться в рабочее время, да и вечером сделать укол некому.
Преимущество постановки укола самому себе
Бывает так, что курс лечения предполагает инъекции каждые три-четыре часа. И тогда бывает проблематично каждый раз обращаться к медицинскому работнику. Целесообразно освоить технику постановки укола в бедро и выполнять их самостоятельно. Это дает множество преимуществ:
- возможность выбрать удобное для себя место и положение тела, а также морально подготовиться, что бывает важно для людей с низким порогом болевой чувствительности;
- самостоятельная регулировка скорости, с которой лекарственное вещество вводится в мышцу, ведь некоторые препараты необходимо вводить очень медленно, это уменьшит неприятные ощущения;
- дома есть возможность использовать средства для уменьшения боли во время инъекций, ведь по неопытности игла может войти неровно или недостаточно глубоко, и потребуется ввести ее повторно. Существуют обезболивающие пластыри и гели, применяемые местно, которые не используют в поликлиниках;
- в целях экономии в процедурные медсестры поликлиник для разведения препаратов чаще используют растворы для инъекций. Дома применив раствор лидокаина, можно сделать инъекцию почти безболезненной. Однако, нельзя забывать, что не все препараты с ним сочетаются, лучше проконсультироваться с врачом;
- для себя можно приобрести шприцы и иглы импортного производства, они более острые и лучше входят в мышцу. Это существенно упростит задачу;
- медицинские сестры обычно не меняют иглу после того, как набрали препарат, но дома будет такая возможность, ведь иголка тупится при контакте с флаконами и ампулами, и будет труднее проколоть кожу;
- выполняя уколы самостоятельно, больной прекрасно знает место, куда сделал предыдущий укол, поэтому выберет другое. А процедурная медсестра может повторно ввести препарат в одно и то же место, что опасно абсцессами, к тому же из-за уплотнения в месте укола лекарство хуже рассасывается.
Получается, овладев техникой и приготовив все необходимое, без труда можно сделать укол в бедро самому себе.

Что нужно для инъекций
Для начала нужно подготовить все, что может понадобиться. Запастись одноразовым шприцем нужного объема, длина иглы должна быть 4-5 сантиметров. Руки следует вымыть теплой водой с мылом дважды. Лучше позаботиться также и о чистоте ногтей. Взять шарики стерильной ваты и спирт или любую аптечную жидкость для дезинфекционной обработки кожи.
Перед тем, как сделать укол нужно произвести обработку рук, ампулы с препаратом и места укола спиртом. Затем хорошенько встряхнуть ампулу и открыть ее. Если препарат требует предварительного разведения, то иглу лучше заменить после этого.
Далее следует вставить иглу во флакон и произвести забор лекарства, оттягивая поршень шприца на себя. После того, как вся жидкость будет в шприце, его надо встряхнуть и выдавить из иглы каплю, чтобы не оставалось пузырьков воздуха.
Выбираем правильное место введения иглы
Идеальным местом для выполнения инъекции в область бедра является боковая и латеральная мышца. Для того, чтобы найти такое место, нужно сесть на стул так, чтобы ноги были согнуты. Часть бедра, свисающая при этом со стула и будет наиболее удачным местом для укола.
Теперь, когда все готово, и найдено идеальное место, можно начинать саму процедуру. Нельзя забывать, что при самостоятельном проведении таких инъекций, во избежание неприятных последствий, важно строго соблюдать правила личной гигиены. Как именно это сделать:
- Разложить все необходимые предметы на чистом полотенце;
- Хорошенько вымыть руки теплой водой с мылом, обработать их дезинфицирующим раствором, а лучше надеть одноразовые перчатки;
- Обработать нужную область бедра ватным шариком, смоченным асептическим раствором или спиртом;
- Подождать 20-30 секунд, пока кожа высохнет, так введение иглы станет не таким болезненным;
- Занять подходящее положение полусидя или полулежа, расслабить мышцы бедра;
- Взять в руки шприц с лекарственным веществом и освободить иглу от колпачка;
- Шприц перед началом инъекции правильнее всего держать в руке так, как ручку или карандаш;
- Уверенным, энергичным жестом ввести иглу перпендикулярно коже;
- Поступать препарат должен постепенно, но без остановок и перерывов;
- Прижать к тому месту, где игла входит в кожу ватный тампон и аккуратно извлечь ее.
Нужно помнить, что вещество не должно попасть в вену или другой кровеносный сосуд. Чтобы понять, что игла попала в мышцу, перед введением препарата, следует оттянуть немного к себе поршень шприца. Отсутствие крови указывает на то, что все сделано правильно.
Другие места для введения
Иногда бывает так, что сделать укол в бедро или ягодицу невозможно по некоторым причинам. В этих случаях внутримышечную инъекцию проводят в дельтовидную мышцу, которая находится в области лопатки:
- Для начала нужно освободить от одежды лопаточную область;
- Рука со стороны проведения укола максимально расслаблена и согнута в локте;
- Место введения иглы расположено около акромиального отростка лопатки, в пяти см ниже его;
- Нужную область обработать спиртом и проверить, нет ли высыпаний на коже или уплотнений;
- Угол между иглой и кожей примерно 45 градусов;
- Плавно ввести лекарство и извлечь иглу;
- Прижать к месту инъекции марлевую салфетку, смоченную в спирте и немного помассировать, чтобы лекарство хорошо и быстро рассосалось.
Как делается укол
Такие инъекции проводить самостоятельно гораздо проще и удобнее, чем внутримышечные. А потребность в них возникает гораздо чаще, например, если необходимо введение инсулина при сахарном диабете. Лекарство при этом попадает не в мышцу, а в подкожный жировой слой. Места для подкожных уколов:
- передняя стенка брюшины, избегая области вокруг пупка, так как она богата нервными окончаниями;
- кожа ниже плеча и выше локтя на внешней стороне руки;
- внешняя сторона бедра.
Наиболее удобны для самостоятельного выполнения уколы в бедро и кожу на животе. Шприц при этом также нужно держать, как ручку и ввести иглу в кожную складку, собранную свободной рукой. Медленно ввести лекарство, и извлечь иголку.
Необходимые меры предосторожности
При соблюдении всех вышеперечисленных правил, самостоятельные внутримышечные инъекции не вызовут осложнений после укола. Следует знать, что если укол в бедро делается ребенку или взрослому человеку худощавого телосложения, то перед введением иглы в месте укола кожу нужно собрать в складку и уже в нее вводить иглу. Это поможет избежать повреждения надкостницы, и даст гарантию того, что лекарство попадет в мышцу.

Иногда все же не удается обойтись без негативных последствий самостоятельных внутримышечных инъекций. Самое частое из них — это появление уплотнений и инфильтрации в месте укола. Для того, чтобы они скорее прошли, рекомендуется ставить йодную сетку, смазывать их мазью с гепарином. Также эффективна постановка компрессов с раствором сульфата магния.
В случаях неудачного выбора места при уколах в ягодицу есть риск повреждения седалищного нерва, и тогда обращения за медицинской помощью не избежать. При нарушении назначенной врачом дозировки препарата, может возникнуть аллергическая реакция, это также повод для врачебной консультации.
В любом случае, если врач назначает внутримышечные или подкожные уколы, а пациенту неудобно делать их в процедурном кабинете, стоит овладеть техникой самостоятельных инъекций. При соблюдении стерильности и дозировки, курс лечения будет пройден успешно.
Как сделать укол в бедро самому себе
Внутримышечная инъекция – манипуляция, которую должен выполнять медицинский работник. Однако в современных условиях не всегда есть возможность ежедневно добираться до поликлиники, чтобы сделать необходимую процедуру. А курс внутримышечных инъекций обычно состоит из 7-10 процедур. Поэтому нелишним будет знать, как сделать укол в бедро самому себе, чтобы при необходимости получить лечение своевременно.
Что такое внутримышечная инъекция
Внутримышечная инъекция – это введение лекарственного вещества с помощью шприца с иглой внутрь какой-либо мышцы. Обычно для данной процедуры подходят самые крупные мышцы тела – ягодичная, бедренная или плечевая. Они наиболее развиты и хорошо кровоснабжаются, благодаря этому лекарство быстро присоединяется к току крови.
Медицинские учреждения считают стандартом введение лекарства внутрь ягодичной мышцы, а точнее, ее верхнего наружного квадранта. Если человек хочет самостоятельно сделать себе укол, более всего подойдет именно мышца бедра, как наиболее доступная.
Интересно!
Можно ли делать укол в бедро вместо ягодицы – эти мышцы практически идентичны, поэтому разницы в месте введения лекарства нет. Однако проблемой может стать излишняя худоба, когда бедренные мышцы очень тонкие. Тогда поставить инъекцию будет затруднительно, так как игла сразу дойдет до кости. По мнению врачей, слишком худым людям все же лучше вводить лекарства в ягодицу.


Внутримышечная инъекция в бедро
Что потребуется для процедуры
Если человек хочет поставить себе укол в бедро внутримышечно, ему понадобится подготовить все необходимые вещи. Что же понадобится для того, чтобы сделать инъекцию в бедро:
- Прежде всего нужно взять требуемое лекарство. Перед манипуляцией необходимо оценить состояние лекарства и ампулы. Ампула должна быть целой, название лекарства, серия и срок годности хорошо читаемы. Само лекарство не должно быть мутным (если иное не указано в инструкции). Следует сверить цвет и прозрачность лекарства с описанием по инструкции;
- Далее понадобится шприц с иглой. Для внутримышечных введений используют шприцы на 5 или 10 мл, с иглой 0,7 мм диаметром. Такая игла достаточно длинная, чтобы пройти слой мышц и достаточно тонкая, чтобы не вызывать болевых ощущений;
- Для обработки места укола понадобится антисептик (лучше всего спирт) и ватный тампон. Вместо спирта можно взять йод.
После того, как все подготовлено, нужно тщательно вымыть руки, чтобы не занести инфекцию. Дополнительно можно обработать руки антисептиком.
Техника выполнения
Как правильно делать внутримышечные инъекции в бедро – техника выполнения процедуры на самом деле достаточно простая. Манипуляция выполняется по строгому алгоритму:
- Ставят укол в переднюю или боковую поверхность бедра – здесь меньше жирового слоя, и иголка сразу входит внутримышечно;
- Вскрывают ампулу с лекарственным веществом – на ней есть для этого специальная метка;
- Шприц извлекают из упаковки, снимают защитный колпачок с иглы;
- Набирают препарат из ампулы, следя, чтобы не попадали пузырьки воздуха;
- Если все же воздух попал, его необходимо удалить из шприца через иглу, слегка надавливая поршень;


Техника самостоятельного выполнения укола в бедро
- Кожу бедра необходимо тщательно обработать спиртом – обработку делают от центра к периферии;
- После обработки резким точным движением делают укол – игла должна войти внутрь мышечного слоя примерно на ¾, под прямым углом;
- После этого можно вводить лекарственное вещество – медленно опуская поршень шприца;
- Когда препарат полностью введен, иглу извлекают, прижимают место укола ваткой, смоченной спиртом;
- Место прокола рекомендуется слегка помассировать, чтобы ускорить всасывание препарата.
Сразу после того, как произведен укол в мышцу бедра, нужно собрать шприц и ампулу с иглой. Утилизация производится как обычный мусор. Иголку следует закрыть колпачком. Повторно использовать шприц для манипуляции нельзя, так как он теряет стерильность.
Некоторые препараты требуют разведения. Так, антибиотики разводят новокаином для снижения болезненности. Лекарственные вещества порошкообразной формы разводят водой для инъекций или раствором натрия хлорида. Чтобы развести препарат, нужно вскрыть ампулу растворителя, набрать его шприцом и ввести в ампулу с порошком. Далее нужно тщательно взболтать ампулу, чтобы препарат полностью растворился. Внутримышечное введение рекомендуется делать уже другим, чистым шприцом.
Мнение специалиста!
Укол в бедро самому себе – процедура не очень болезненная. Однако возникновение боли может быть связано с психологическим барьером. Из-за страха перед уколом мышцы бедренной области напрягаются, становятся плотными. Естественно, что проникновение иглы вызывает боль. Необходимо постараться устранить психологический барьер, максимально расслабить мышцы, тогда болевые ощущения будут минимальны.
Возможные осложнения
При уколах в область бедра возможно развитие осложнений. Обычно это происходит вследствие несоблюдения техники манипуляции. Наиболее частыми осложнениями являются:
- Постинъекционный инфильтрат – возникает из-за частых проколов одного и того же места;
- Нагноение места инъекции – из-за недостаточной антисептической обработки кожи ноги и рук, а также нестерильной иглы;
- Кровотечение и гематома – из-за повреждения сосудов иглой.


Возможные осложнения после инъекций
Для предотвращения образования инфильтрата нужно делать инъекции в разные участки бедра, а также чередовать ноги, особенно если лечебный курс длительный. Если инфильтрат все же образовался, следует смазать этот участок гепариновой мазью.
Нагноение места инъекции требует обращения за медицинской помощью. Нагноившийся участок необходимо вскрывать и удалять гной. Далее назначается курс антибиотиков.
На некоторые препараты может возникать аллергия, поэтому для внутримышечного введения следует использовать только те лекарства, которые назначил врач.
Внутримышечная инъекция самому себе – несложная процедура. Но многие люди боятся делать себе эту манипуляцию из страха боли. Чтобы процедура была безболезненной, нужно знать, куда колоть, расслабить мышцы и соблюдать технику введения иглы.
Как сделать укол самому себе в бедро? Инструкция и фото
Результат терапии во многом зависит от тщательности выполнения указаний лечащего врача. Многие препараты наиболее эффективны и безопасны именно в виде инъекции, а потому пациенты вынуждены на протяжении всего курса лечения посещать процедурный кабинет в поликлинике. Что может быть неудобным из-за сниженного самочувствия или плотного графика.
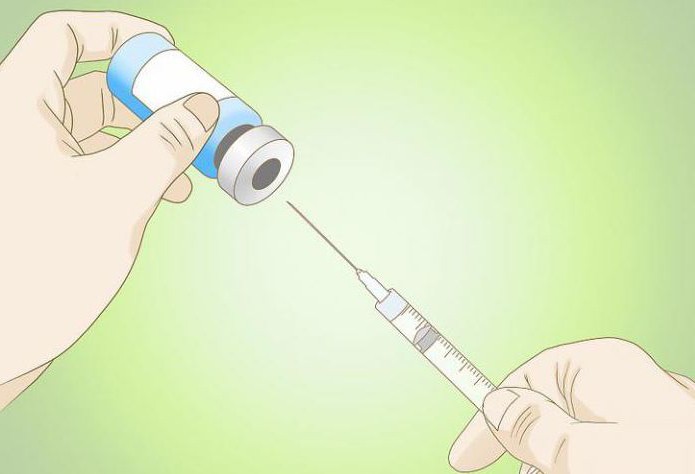
Выход из этой ситуации – научиться делать себе инъекции самостоятельно. Выяснив, как правильно сделать укол самому себе в бедро внутримышечно, и наработав практические навыки, можно выполнять указания врача самостоятельно в любое удобное время. Наша статья вам в этом поможет. Давайте разберемся, как самому сделать внутримышечный укол в бедро.
Подготовка к процедуре
Подготовка к постановке укола – важная часть процедуры. Все необходимые предметы должны находиться в максимальной доступности, а все гигиенические требования – неукоснительно соблюдаться.
Перед тем как сделать укол самому себе в бедро, необходимо приготовить:
- флакон с антисептическим средством или одноразовые салфетки, пропитанные спиртовым раствором;
- вату или ватные диски;
- стерильный шприц;
- пилку для вскрытия ампулы;
- ампулы с препаратом.
Раствор для инъекции должен быть комнатной температуры. Поэтому, если препарат хранился в холодильнике, ампулу нужно разогреть, подержав в руке.

Последний этап подготовки – мытье рук с мылом, а затем последующая обработка при помощи антисептика. Максимальной эффективностью обладает спиртовой раствор, который убивает почти все известные бактерии. Но также можно использовать и спрей для рук на водной основе.
Подготовка шприца
После обработки рук нужно взять пилку и сделать надпилы на самой узкой части ампулы либо на специальной отметке. После этого ампула оборачивается ватой и стекло разламывается резким движением.
Упаковка со шприцем разрывается, с иголки снимается защитный колпачок, в шприц набирается препарат. Затем защитный колпачок надевается на иглу, а из полости шприца выпускается воздух. Надевать колпачок необходимо для того, чтобы не разбрызгивать лекарство по комнате.
Важным моментом является выбор шприца. Вне зависимости от объема вводимой жидкости объем шприца не должен быть меньше 5 мл. Дело в том, что его размер коррелирует с длиной игры. Поэтому шприцы объемом 2 мл пригодны только для подкожной инъекции.
Разведение лекарства
Некоторые лекарства требуют предварительного разведения. Производитель может выпускать лекарство в виде двух ампул: в одном будет находиться препарат в виде таблетки или порошка, в другом – жидкость для разведения медикамента. Подготавливать препарат в этом случае необходимо следующим образом:
- надпилить и сломать обе ампулы;
- набрать в шприц раствор для разведения;
- наполнить раствором ампулу с лекарством;
- после того как порошок или таблетка растворится, наполнить шприц лекарством.
Аналогичным образом происходит смешивание раствора препарата и с анестетиком, который устраняет болевые ощущения до и после инъекции. Но в этом случае важно брать во внимание риск аллергической реакции на обезболивающий компонент.
После этого можно приступать к инъекции, но перед этим нужно выяснить, как правильно сделать укол самому себе в бедро.
Куда ставить инъекцию
Постановка внутримышечной инъекции чаще всего производится в ягодичную область. Для этого ягодица зрительно делится на четыре равные части, и укол ставится в верхний наружный угол. Такой метод используется в любом медицинском учреждении, где манипуляции выполняются пациентами не самостоятельно.
Когда речь идет о том, чтобы поставить укол самому себе, лучше сделать инъекцию в бедро. Такой способ удобен тем, что человек ставит себе укол в максимально удобной позе и получает возможность контролировать ход процесса, например угол введения иглы в тело. Остается только узнать, как сделать укол самому себе в бедро.
Техника
После того как подготовительный этап закончен и лекарство набрано в шприц, нужно определиться с точкой, куда ставить укол. Допускается делать внутримышечную инъекцию в бедро с внешней стороны ноги, в латеральную широкую мышцу бедра, которая расположена по всей длине боковой стороны ноги до коленной чашечки.
Игла вводится уверенным быстрым движением строго под прямым углом к поверхности ноги. Ее нужно ввести на ¾ длины полностью и лишь потом медленно вводить препарат. Рекомендации по скорости введения лекарства обычно указываются в инструкции к лекарственному средству. Хорошим маркером того, что препарат был введен слишком быстро, является ухудшение самочувствия человека, например слабость или головокружение.
После опустошения шприца необходимо одним движением вытащить иглу, одновременно прижимая место укола ваткой, пропитанной спиртовым или другим антисептическим раствором.
Боль при инъекции
Даже если человек хорошо знает, как сделать укол самому себе в бедро, он может столкнуться с болевым синдромом. И меры, которые нужно предпринять для борьбы с болью, зависят от причины ее возникновения:
- Рекомендуется использовать импортные шприцы, которые имеют более тонкие иглы. Инъекция таким шприцем будет практически неощутимой.
- Инъекции некоторыми препаратами довольно болезненны вне зависимости от того, как хорошо применяется техника. В этом случае можно разбавить препарат раствором “Лидокаина”, однако важно помнить, что анестетики могут стать причиной острой аллергической реакции, поэтому использовать их в домашних условиях нежелательно.
- Часто боль возникает из-за неправильного угла введения или выведения иглы из тела. И в том и в другом случае угол должен составить ровно 90 градусов.
- Сразу после инъекции рекомендуется плотно прижать к месту введения иглы ватку или пропитанную спиртом салфетку. После того как кровь остановится, нужно аккуратно помассировать бедро, что улучшит процесс всасывания лекарства в кровоток.
- Часто боль возникает к концу курса лечения, когда уколы многократно ставятся в одно и то же место. Чтобы избежать этого, нужно чередовать место для укола, а при появлении гематом использовать средства для избавления от них. Например, гепариновую мазь.
Поэтому перед тем, как сделать укол в бедро самому себе, нужно внимательно прочитать инструкцию к препарату и еще раз вспомнить основные правила постановки укола самостоятельно.
Страх перед уколом
Основная проблема, с которой сталкиваются люди перед тем, как сделать укол самому себе в бедро, – это психологический дискомфорт перед введением иглы в свое тело. Это влечет за собой следующие проблемы:
- если человек не может расслабиться, его мышечная система напряжена, иглу будет ввести сложнее, вероятнее всего, человек столкнется с болевыми ощущениями;
- при сильном напряжении и страхе человеку будет сложно скоординировать свои действия настолько, чтобы ввести иглу под максимально правильным (прямым) углом.
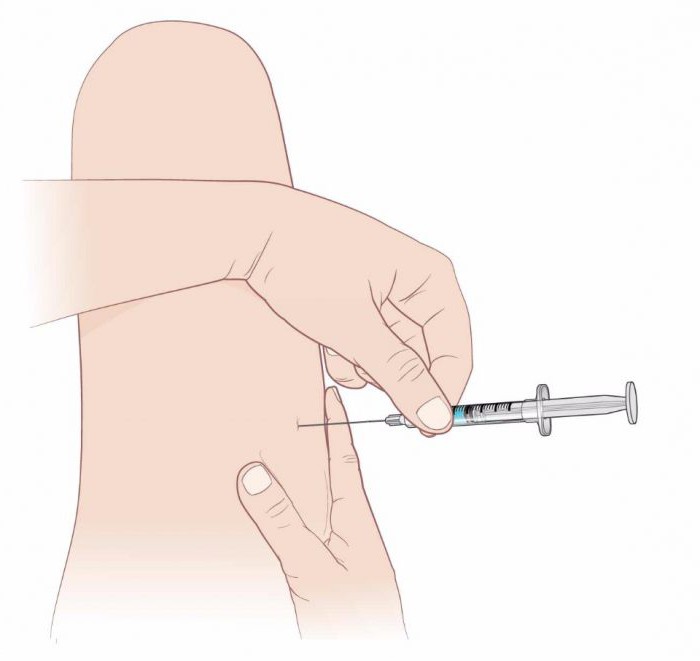
Избавиться от страха перед тем, как сделать укол самому себе в бедро, можно только одним способом: постараться максимально расслабить мышцу, в которую осуществляется инъекция, и уверенным движением ввести иглу. После первого успешного опыта волнение перед процедурой заметно снизится, и в следующий раз страх перед уколом не возникнет.
Поза для укола
Для того чтобы мышца была расслаблена, а укол не причинял болевых ощущений, нужно принять удобную позу для инъекции. Для постановки укола в мышцу бедра наиболее удобными являются сидячее и стоячее положение.
Стоя, нужно переносить вес на другую ногу так, чтобы мышцы бедра, в которые делается инъекция, были расслаблены. Аналогичным образом стоит поступать и при постановке себе инъекции сидя.
Распространенные ошибки
Несмотря на то, что инструкция, как сделать укол самому себе в бедро, предельно проста и понятна, зачастую люди допускают одинаковые ошибки, невнимательно относясь к рекомендациям и инструкциям.
- Категорически запрещается использовать одну и ту же иглу несколько раз, прикасаться к ее поверхности до момента введения в тело.
- Следует чередовать место постановки укола, чтобы избежать гематом.
- При работе новым препаратом, который не применялся ранее, лучше первый укол курса поставить в процедурном кабинете. В том случае, если возникнет непереносимость компонентов лекарства, медицинский работник сможет быстро предпринять необходимые действия. На практике такое случается крайне редко, но нельзя недооценивать серьезность такой ситуации.
- Нельзя самопроизвольно менять препараты на аналоги, варьировать дозировку или степень разведения лекарства. Любые изменения изначальных рекомендаций врача может делать только сам врач при очной консультации.
В завершение следует сказать об утилизации шприца и ампулы после укола. На иглу следует надеть защитный колпачок, а разбитую ампулу обернуть бумагой, например упаковкой от шприца. Так можно уберечь себя и других людей от риска пораниться о стекло или острие медицинской иглы.

Таким образом, зная технологию постановки инъекции, изучив инструкции, полезные советы и фото (как сделать укол самому себе в бедро, теперь вам понятно), вполне реально самостоятельно выполнять предписания врача в комфортных для себя условиях: дома, без длительных ожиданий в очереди в процедурный кабинет и подстройки своего графика под время работы медсестры.
Как сделать укол в бедро самому себе внутримышечно, инъекции в бедро
Автор nogoved На чтение 7 мин. Опубликовано
Если вам назначили инъекции внутримышечно, а делать их не кому, то будет необходимо узнать как сделать укол в бедро самому себе. Укол в бедро самостоятельно выполняется с соблюдением всех рекомендаций как и в другую часть тела. Через мышцы лекарство быстрее и полностью всасывается в организм.
Показать скрытое содержание

Особенности проведения внутримышечных уколов
Внутримышечные инъекции нужно ставить в определённых местах тела. А именно там, где мышечная ткань не имеет крупных сосудов и нервных стволов. На длину иголки влияет толщина подкожно-жирового слоя. Важно, чтобы при проведении инъекции игла прошла через подкожную клетчатку и проникла в толщину мышц. Если подкожно-жировой слой очень большой нужно взять иглу 60 миллиметров, а если умеренный – 40 миллиметров. Внутримышечные уколы можно делать в ягодичные, плечевые и бедренные мышцы.
Правильность постановки уколов в бедро
Если вам нужно сделать укол в бедро важно знать некоторые правила его выполнения. Для проведения манипуляции подготовьте:
- Кусочки ваты, смоченные в спирте;
- Трёхкомпонентный шприц 2,5 – 11 миллиметров;
- Лекарство, которое нужно ввести в мышцу.
Прежде чем сделать укол хорошо помойте руки. Затем ампулу с лекарственным препаратом протрите проспиртованной ватой, встряхните её, подпилите и аккуратно снимите верхушку. Лекарство наберите в шприц. Постучав по шприцу, нажмите на его поршень, чтобы выпустить воздух и лишние пузырьки. Когда появиться первая капля лекарства, можно с уверенностью сказать, что воздуха в шприце уже нет. Техника выполнения укола в бедро:
- Вначале нужно разобраться в какое именно место можно сделать укол. Сев на стульчик, согните ногу в колене. Боковая часть бедра, немного свисающая со стула, будет местом выполнения инъекции. Важно максимально расслабить бедро;
- Смажьте проспиртованной ваткой место для укола;
- Под углом 90 градусов решительно введите иглу в бедренную мышцу не больше чем на два сантиметра;
- Медленно введите лекарственный препарат в мышцу;
- Второй проспиртованной ваткой прижмите место инъекции и аккуратно выньте иголку;
- Чтобы препарат лучше всосался, а спирт обеззаразил рану, немного помассируйте место укола.
По завершении процедуры выбросьте использованный шприц с пустой ампулой в урну. Важные моменты:
- Чтобы бёдра не болели после очередных инъекций, рекомендуется ставить уколы в оба бедра по-очереди;
- Для уколов лучше всего покупать качественные шприцы с тонкими и острыми иглами;
- Запрещено применять шприц повторно для проведения инъекции.
Делаем инъекцию в латеральную мышцу
Показать скрытое содержание
 Чтобы сделать укол в широкую мышцу бедра правую кисть поставьте выше на двенадцать сантиметров, чем бедренная кость. Левую руку положите на два сантиметра выше надколенника. Большие пальцы должны лежать на одной линии. В центре указательных и больших пальцев будет место, куда можно ставить укол. Если инъекцию собираетесь делать ребёнку или взрослому с худощавым телосложением, кожу и мышцу нужно собрать в складку, чтобы точно быть уверенным в том, что лекарство попадёт в мышцу.
Чтобы сделать укол в широкую мышцу бедра правую кисть поставьте выше на двенадцать сантиметров, чем бедренная кость. Левую руку положите на два сантиметра выше надколенника. Большие пальцы должны лежать на одной линии. В центре указательных и больших пальцев будет место, куда можно ставить укол. Если инъекцию собираетесь делать ребёнку или взрослому с худощавым телосложением, кожу и мышцу нужно собрать в складку, чтобы точно быть уверенным в том, что лекарство попадёт в мышцу.Инъекция в дельтовидную мышцу
В случае если невозможно сделать укол в бедро, его делают в область дельтовидной мышцы. Техника выполнения инъекции следующая:
- Снимите одежду с плеча и лопатки пациента;
- Пусть больной расслабиться. Согните его руку в локте;
- Нащупав край акромиального отростка лопатки, определите место, куда можно ставить укол – это будет точка на пять сантиметров ниже отростка;
- Место укола смажьте проспиртованной ваткой и немного растяните его пальцами;
- Второй рукой аккуратно введите иглу в мышцу и медленно введите лекарство;
- Затем прижмите ваткой место укола и извлеките иглу;
- Нежно помассируйте место укола.
Подождите, чтобы перестала течь кровь, и выбросьте шприц с ваткой в урну.
Полезный совет. Чтобы инъекция в бедро или другую часть тела была менее болезненной, нужно максимально расслабить мышцы. Необходимо чтобы манипуляция была проведена другим человеком. Если пациент делает сам себе уколы, он напрягает мышцы. Из-за чего возникает боль и неприятные ощущения во время процедур.
Определяем место укола
Любые инъекции нужно уметь делать в правильное место, чтобы не повредить сосуды и не спровоцировать появление кровоизлияния под кожу. Если необходимо сделать инъекцию в ягодицу, разделите половинку попы на четыре одинаковых части. В нижние квадратики лучше всего не колоть препарат. Местом укола будет верхний квадрат, отдалённый от позвоночника, то есть верхний наружный квадрат. Почему нужно мысленно рисовать квадрат? Для того чтобы выбрать место, где находиться меньше всего окончаний и крупных сосудов. Важно также не попасть в кость, чтобы не повредить её и не сломать иглу при этом, ведь это очень опасно. Именно в верхнем квадрате вы не заденете зону седалищного нерва или ягодичной артерии. Укол ставится именно в мышцу, а не в подкожно-жировой слой. Игла при этом не сможет задеть кости и позвоночник.
Запомните! В мышцу ягодиц можно вводить не больше шести миллилитров лекарственного препарата.
Чтобы сделать правильно инъекцию в область ноги определите, где находиться передняя поверхность бедра. Перед процедурой нужно внимательно осмотреть бедро, чтобы избежать попадания иглы в кровеносные сосуды. Запрещено делать укол в области сзади ноги или ниже ягодицы. Чтобы не вызвать осложнения после уколов в бедро, допускается за одну манипуляцию вводить вовнутрь бедренной мышцы не больше трёх миллилитров лекарственного средства.
Учимся делать инъекции без боли
Степень болезненности вовремя манипуляции зависит от препарата, качества медицинских инструментов, а также как себя поведёт пациент. Важно, чтобы больной при проведении инъекции максимально расслабил мышцу бедра. Спокойствие медсестры также влияет на результат укола. Безболезненные уколы можно сделать только тогда, когда игла острая и гладкая, а лекарственный препарат вливается в мышцу медленно. Если купить шприц с некачественной иголкой, она может поцарапать кожу, что приведёт к её повреждению, и ранка после укола будет дольше заживать. Благодаря острой трёхгранной заточке на иголке при качественном проведении укола, кожа и ткани останутся целыми. Если лекарство поступает очень трудно в мышцу, оно царапает её. Необходимо, чтобы игла правильно вошла внутрь мышцы, а препарат без преград попал в нее. Покупая шприцы, следите, чтобы у них были чёрные резинки на поршне. Если производитель ответственный, он сделает резинку из безопасного каучука. Благодаря такому материалу, поршень шприца будет двигаться плавно, и соответственно мышцы не будут травмироваться.
Как вводятся лекарственные препараты
Если раствор для инъекции солевой, будет ощущаться боль при манипуляции. Но тут следует потерпеть. Чтобы облегчить мучения больного лекарство можно развести лидокаином или новокаином. Такие препараты хорошо обезболивают. Важно только точно знать, нет ли у пациента аллергии на них. Обезболивающие препараты должен назначать только доктор. Самостоятельно их применять нельзя! Если лекарство нельзя ничем обезболить, важно максимально расслабиться при проведении укола, а также приобрести для процедур качественные шприцы.
Читайте у нас на сайте

Теперь вы знаете, как правильно сделать внутримышечную инъекцию в бедро и другие участки тела. А также что нужно предпринять, чтобы процедуры были не очень болезненными, а принесли только пользу для здоровья. Если доктор назначил вам делать внутривенные уколы, доверьте их специалистам.
как правильно сделать самому себе?

Народная медицина
Если в какой-то момент возникает необходимость поставить себе укол, то очень важно знать, каким образом должна проходиться данная процедура. Ведь уколы врачам довольно часто приходится включать в комплекс лечения. И обычно, никакой проблемы в этом не возникает, если кто-то из знакомых или близких умеет их ставить.
Эти процедуры можно проводить и самостоятельно, так как они не представляют собой особую сложность. Самое главное не паниковать, прибывать в спокойном состоянии, четко следовать некоторым предписаниям и тогда вопрос о том, как сделать укол в ногу или бедро сам по себе отпадет.
1
Что для этого потребуется?Перед процедурой потребуется подготовить все необходимое. Чтобы поставить укол самому себе понадобится:
- 1. Шприц разового применения объемом 2,5-11 мл в зависимости от того, сколько понадобится ввести препарата. Также важно отметить, что выбирать шприц следует, учтя область для инъекций. Если требуется делать внутримышечные уколы, то шприц нужно выбрать с самой длинной иглой. А если же требуется подкожный укол, то соответственно с короткой иглой.
- 2. Ампула с лекарством
- 3. Спирт для дезинфицирования мест уколов
- 4. Салфетки, ватные шарики или диски
Затем понадобится подготовка шприца с препаратом:
- Стерильно чистыми руками нужно взять ампулу, обработать ее спиртом, встряхнуть ее при помощи специальной пилки отпилить кончик ампулы. Подпилить желательно в 1 см от начала.
- Кончик ампулы обернуть ватным тампоном и с осторожностью отломить его.
- С иголки шприца снимается крышка, после чего шприц с иглой до дна вставить в ампулу.
- После того как в шприц набрали лекарственный препарат, вертикально удержав шприц несколько раз легким движением нужно постучать по нему кончиком пальца. Это требуется для того, чтобы оставшиеся излишки воздуха собрались на верхушке.
- Не спеша и аккуратно надавив на поршень, пузырьки воздуха выйдут через иглу. И как только на ее кончике появится капля, можно считать, что шприц готов к применению.
- Остается только выбрать область для укола.


Перед процедурой желательно занять максимально удобную позицию. Врачи рекомендуют ставить укол, развернувшись полубоком к зеркалу. Однако, введение укола возможно и также разрешается в лежачем положении на боку. Также важно заранее позаботиться, чтобы поверхность в этом случае была ровной и достаточно жесткой.


Как убрать шишки от уколов: лечение мазями и травами
2
Общие советыКак делать укол в бедро? На самом деле, чтобы сделать укол в бедро, для начала понадобится предварительно определить будущую зону инъекции. Поэтому вначале нужно будет сесть на стул, после чего согнуть ногу в колене. Сбоку, именно та часть бедра, которая будет слегка свисать на стул и будет подходящей областью для укола.


Шприц при введении рекомендуется держать также как писчее перо, чтобы не навредить надкостнице. Самым рекомендуемым местом для внутримышечных уколов в бедро считается литеральная мышца, так как она одинаково хорошо развита и у взрослых, и у маленьких детей.
Вводить инъекцию лучше в среднюю треть мышцы. Чтобы определить нужное место, надо расположить правую кисть таким образом, чтобы она была примерно на 2 сантиметра ниже бедренной кости. Другую кисть нужно будет расположить так, чтобы она возвышалась на два сантиметра над надколенником, и большие пальцы обоих рук должны оказаться на одной линии. На образовании с помощью больших пальцев обоих рук как раз и находится место для будущего укола.
При внутримышечном введении лекарственного препарата шприцом, у маленького ребенка или же истощенного взрослого требуется обхватить участок кожи таким образом, чтобы образовалась складка. Это поможет убедиться в том, что лекарство будет вводиться именно в мышцу. Пациент в этот момент должен находиться в лежачем положении, со слегка согнутой в колене ногой, в которую будет вводиться жидкость. Но ставить внутримышечные уколы можно также и в сидячем положении. При этом игла должна вводиться под углом 90 градусов.
Техника выполнения введения инъекции в бедро состоит из следующих нескольких этапов:
- Необходимо обязательно простерилизовать руки
- Сидя на стуле согнуть ногу в колене, где находится область для инъекции
- Протереть этот участок ватным диском, который нужно предварительно смочить в спирте
- Перед уколом важно, чтобы нога находилась в максимально расслабленном состоянии
- Быстро, но аккуратно ввести иглу примерно на 2/3 в предварительно продезинфицированный спиртом участок
- Легким движением надавливать на поршень, впрыскивая лекарство вовнутрь
- К месту инъекции плотно приложить ватный диск, смоченный в спирте, после чего быстро изъять иглу
- Можно легкими движениями помассажировать участок кожи после укола, чтобы лекарство быстрее рассосалось.
Внутримышечная инъекция в бедро мало чем отличается от того, как правильно делать укол в ногу самостоятельно. Та же техника выполнения и те же правила. Но добавить можно еще несколько советов:
- Чтобы через какое-то время нога не начинала болеть из-за уколов в одну и ту же мышцу, то вполне разрешается делать уколы поочередно на каждую ногу – сначала в одну, а в следующий раз в другую.
- Лучше всего приобрести импортные шприцы, у которых самые лучшие иглы по качеству.
- Нельзя использовать использованные раз шприцы повторно. После одного использования лучше их выбросить.

Помимо всего прочего, также стоит отметить, что далеко не во всех случаях можно делать самостоятельно себе укол в ногу. К примеру, при возникновении пяточной шпоры укол делается в пятку в специальных медицинских учреждениях. Однако лечение в этой ситуации проходит комплексно. На первом этапе ограничиваются использованием различных специальных мазей и гелей, которые помогают снимать воспаление. Далее включают и физиотерапевтические процедуры. И только если эти методы не приносят пользу, а боль в ноге не исчезает, то тогда прибегают к специальным инъекциям в пятку.


Основные симптомы и лечение пяточной шпоры в домашних условиях
3
Основные правила и техника безопасностиЧтобы делать внутримышечные уколы нужно обязательно придерживаться необходимой техники безопасности:
- Важно, чтобы будущий участок кожи для укола не был воспален. То есть, не должно быть каких-либо открытых ранок и повреждений. При их наличии рекомендуется найти другую область.
- Периодическое чередование мест инъекций, чтобы не повредить кожный покров.
- Ну и как говорилось выше, категорически запрещается повторное использование шприцов и игл. После процедуры их нужно обязательно подвергнуть утилизации.


Особенности проведения паравертебральной блокады
4
Какие могут возникнуть осложнения после неправильного укола?Самым частым свидетельством того, что ранее проведенная процедура была выполнена неправильно, является появление гематом. Они могут возникнуть из-за того, что возможно в процессе введения инъекции повредились мелкие сосуды или же возможно лекарство было введено слишком быстро.
Синяк через небольшой промежуток времени исчезает постепенно сам, так что какого-либо дополнительного лечения в этом случаи не требуется.
При не растворившемся в полной мере лекарстве можно прикладывать на место укола теплые компрессы или же использовать специальные аптечные мази.
Довольно неприятным из всех осложнений может оказаться формирование абсцесса, а он куда опаснее. Его легко можно выявить, так как на месте укола может появиться небольшое уплотнение, покраснение, легкие болевые ощущения и в некоторых случаях зуд. Он может быть как результатом аллергической реакции. В этом случае рекомендуется ставить уколы не самостоятельно, а в специальных медицинских центрах. О подобных случаях лучше не умалчивать и доложить лечащему врачу или медсестре. Если аллергическая реакция проявляется не сильно, то можно обойтись лишь принятием противоаллергических препаратов. Но если проявление происходит сильное, то врач, скорее всего, назначит вводить инъекции внутривенно.
Причиной возникновения абсцесса в большинстве случаев является банальное несоблюдение правил техники безопасности, гигиенических норм или же сделанный укол в недезинфицированный участок кожи.


В такой ситуации требуется обязательное обращение к врачу. И в дальнейшем противопоказаны касания к этому месту, а также массирование или наложение каких-либо компрессов. Проводить особое лечение в этом случае требуется только лишь если его назначит лечащий врач. В особо запущенных ситуациях чтобы разрешить проблему может потребоваться хирургическое вмешательство.
Процедуры постановок внутримышечных уколов на самом деле не несут собой каких-либо особых трудностей. Самое главное правильно подбирать места для уколов, соблюдать общие правила гигиены и, конечно же, обязательной дезинфекции. Однако, если все же присутствует даже малейшие сомнения и неуверенность в своих силах, то лучше не рисковать и не полениться обратиться за помощью с процедурами к врачу, чтобы избежать осложнений, которые по незнанию можно нанести себе.
Хондрамин отзывы врачей: Хондрамин – инструкция по применению, цена, отзывы и аналоги – Ваш браузер устарел
Хондрамин таблетки – инструкция по применению, состав, аналоги, форма выпуска, фото упаковки, побочные эффекты, противопоказания, цена в аптеках
Клинико-фармакологическая группа
БАД – источник полипептидов и нуклеиновых кислот
Форма выпуска, состав и упаковка
Таблетки, покрытые кишечнорастворимой оболочкой от светло-кремового до кремового цвета, круглой формы, диаметром 7 мм, массой 0.155 мг; возможно наличие специфического запаха.
| 1 таб. | |
| хондрамин порошок* | 10 мг |
* комплекс полипептидов и нуклеиновых кислот, полученный из хрящей крупного рогатого скота и свиней.
Вспомогательные вещества: лактоза (наполнитель), сахар-песок (загуститель), крахмал картофельный (разрыхлитель), кальция стеарат (агент антислеживающий), дисперсия сополимера метакриловой кислоты (кишечнорастворимое покрытие), пропиленгликоль (эмульгатор).
20 шт. – блистеры (2) – пачки картонные.
Фармакологическое действие
Компоненты для Хондрамина, получаемые из хрящей крупного рогатого скота, представляют собой комплекс белков и нуклеопротеидов, обладающих избирательным действием на клетки хрящевой ткани, что способствует нормализации обменных процессов в хондроцитах и снижает возможность возникновения различных поражений суставов.
Клинические испытания Хондрамина проводились у 120 пациентов с остеоартрозом коленных суставов, остеохондрозом позвоночника и системным остеопорозом.
Оценка эффективности применения Хондрамина проводилась на основании динамики субъективных жалоб и объективных показателей лабораторных и инструментальных исследований, а также контроля функционального состояния опорно-двигательного аппарата.
В ходе проведения клинических испытаний установлено, что курсовой прием Хондрамина в составе комплексной терапии способствовал снижению болевого синдрома и тугоподвижности суставов у пациентов. Наиболее характерным действием Хондрамина являлось снижение болевого синдрома и увеличение объема движения в пораженных суставах. На фоне приема Хондрамина у всех пациентов отмечалось существенное сглаживание патологической симптоматики, обычно характеризующейся значительной устойчивостью к терапии. Степень клинического эффекта зависела от стадии протекания заболевания: у лиц старшего и пожилого возраста динамика была менее выражена, однако такие субъективные ощущения оценивались как очень благоприятные для старшей возрастной категории пациентов.
Хондрамин рекомендуется применять для ускорения процессов восстановления хрящевой ткани при воспалительных и обменно-дистрофических поражениях суставов конечностей и позвоночника, неполноценном питании, воздействии на организм различных экстремальных факторов, а также при тяжелых физических нагрузках и в спорте высших достижений. Хондрамин рекомендуется лицам старшего и пожилого возраста для поддержания нормального функционирования опорно-двигательного аппарата.
Хондрамин является натуральным продуктом, не содержит консервантов, красителей и ароматизаторов.
Новости по теме
Область применения
В качестве биологически активной добавки к пище – источника полипептидов и нуклеиновых кислот при:
- дегенеративно-дистрофических заболеваниях суставов конечностей и позвоночника;
- последствиях травм суставов и конечностей;
- артропатиях различной этиологии;
- системных заболеваниях соединительной ткани;
- состояниях после экстремальных физических нагрузок;
- в пред- и послеоперационном периоде при операциях на суставах;
- для системной профилактики костно-суставных нарушений в спорте высших достижений.
Противопоказания
- индивидуальная непереносимость компонентов продукта;
- беременность;
- период грудного вскармливания.
Рекомендации по применению
Хондрамин рекомендуется принимать внутрь за 10-15 мин до еды, запивая водой, не разжевывая.
Взрослым назначают по 1-3 таб. 2-3 раза/сут.
Продолжительность применения – 30-45 дней. Оптимальным является проведение повторного курса через 3-6 месяцев.
Побочные действия
Продукт не оказывает побочного действия.
Лекарственное взаимодействие
Совместим с питательными веществами и лекарственными средствами.
Оптимальные сочетания с другими цитаминами: Вазаламин, Гепатамин, Панкрамин, Ренисамин.
Особые указания
Не является лекарственным средством.
Перед применением рекомендуется проконсультироваться с врачом.
Беременность и лактация
Противопоказано применение при беременности и в период лактации.
Применение в пожилом возрасте
Хондрамин рекомендуется лицам старшего и пожилого возраста для поддержания нормального функционирования опорно-двигательного аппарата.
Условия и сроки хранения
Продукт следует хранить в сухом, недоступном для детей месте при температуре от 2°С до 25°С. Срок годности – 3 года со дня изготовления.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
инструкция по применению, цена, отзывы и аналоги
Сравнительно недавно российские ученые выпустили на фармацевтический рынок препарат Хондрамин, который по уверению разработчиков способен полностью восстанавливать структуру и функции хрящевой ткани в организме человека. Этот состав относится к биологически активным добавкам, он не зарегистрирован в нашей стране как лекарственное средство. Споры в медицинских кругах относительно эффективности, целесообразности использования препарата, его безопасности ведутся постоянно. Врачи не могут прийти к единому мнению, а пациенты заинтересованно изучают инструкцию по применению Хондрамина.
Этот препарат создан на натуральной основе, он не имеет противопоказаний и ограничений к использованию. Это подкупает пациентов, которые имеют сопутствующие недуги. Им не всегда можно применять в лечении стероидные противовоспалительные, обезболивающие средства, традиционные хондропротекторы. Но перед началом использования Хондрамина стоит разобраться, действительно ли он столь безопасен. Некоторые специалисты, которые лояльно относятся к БАДам, разрешают пациентам пить Хондрамин, но в комплексе с традиционными методами лечения.
Целесообразность использования БАДов в традиционной медицине

Биологически активные добавки давно появились в нашей жизни. К этой категории относят почти все витаминно-минеральные комплексы, предлагаемые в аптеках, травяные сборы, некоторые успокоительные препараты. Они не относятся к лекарственным средствам, но активно применяются в медицине.
Чтобы зарегистрировать фармацевтический препарат в качестве лекарственного средства, необходимы разнообразные исследования, годы тестирований. Этот процесс занимает 5-10 лет после разработки конечного состава препарата. Не все производители готовы тратить столь много времени, сил и средств. Им проще вывести лекарство на рынок под видом БАДа. Можно утверждать, что некоторые добавки по своим свойствам, уровню эффективности не ниже, чем известные лекарства.
Тот факт, что для вывода БАДа на рынок требуется гораздо меньше исследований и тестирований, несколько напрягает. По сути все пациенты, которые используют это средство, становятся «подопытными кроликами».
на рынок требуется гораздо меньше исследований и тестирований, несколько напрягает. По сути все пациенты, которые используют это средство, становятся «подопытными кроликами».
При разработке биостимулятора Хондрамин использовались современные методики исследований, медицинских тестирований.
Производители средства с уверенностью могут утверждать, что оно безопасное, результативное.
Состав препарата
Средство выпускается в виде таблеток. Оно содержит целый комплекс нуклеопротеидов и натуральных белков, которые выведены естественным путем из хрящей крупного рогатого скота. По своей структуре эти компоненты схожи с человеческими. Подобные методики получения активных натуральных ингредиентов для производства лекарственных средств давно применяются в официальной медицине. Так из внутренних органов свиньи выпускают популярные ферментные препараты для восстановления функций желудочно-кишечного тракта, поджелудочной железы.
При лечении заболеваний опорно-двигательного аппарата теперь тоже применяется подобная технология. Преимущество натуральных белков и нуклеопротеидов в том, что они полностью поглощаются организмом, усваиваются им, неся значительную пользу суставам, позвоночнику. Эти вещества не являются чужими человеку. Они содержатся в разных органах, системах, поэтому вероятность индивидуальной непереносимости компонентов сведена к минимуму.
Эти вещества ускоряют обменные процессы, делая их более эффективными, благодаря чему хрящевая ткань восстанавливается быстрее.
Применение при беременности

Если стандартные хондропротекторы не рекомендуется использовать в период беременности и кормления грудью, то относительно Хондрамина таких строгих ограничений нет.
Те исследования, которые проводились в отношении безопасности и эффективности средства, подтверждают, что таблетки не наносят вреда ни матери, ни плоду. Если во время беременности возникает необходимость лечения суставов или позвоночника, необходимо сначала обратиться к официальной медицине. Выслушайте все рекомендации врача, поинтересуйтесь его мнением относительно использования Хондрамина в качестве основного или сопутствующего метода терапии. Обязательно учитывайте следующие факторы, которые могут повлиять на принятие решения:
- Поставленный диагноз;
- Срок беременности;
- Использование сопутствующей терапии;
- Общее состояние пациентки.
Использовать БАДы при вынашивании плода можно лишь в том случае, когда суммарный риск при отказе от лечения выше, чем риск, связанный с приемом препарата. Во время лечения необходимо постоянно контролировать состояние будущей мамы и малыша. Если есть такая возможность, в этот период лучше отказаться от подобных методик терапии.
вынашивании плода можно лишь в том случае, когда суммарный риск при отказе от лечения выше, чем риск, связанный с приемом препарата. Во время лечения необходимо постоянно контролировать состояние будущей мамы и малыша. Если есть такая возможность, в этот период лучше отказаться от подобных методик терапии.
Схема использования
В одной упаковке Хондрамина содержится 20 или 40 таблеток. Принимать их необходимо в течение двух недель по 1-3 таблетки 2-3 раза в день за 20-30 минут до еды, запивая достаточным количеством воды. После завершения курса вы делаете перерыв на три месяца, спустя этот срок повторяете лечение. Спустя месяц после первого курса желательно пройти необходимые диагностические мероприятия, чтобы убедиться в отсутствии негативных последствий и позитивном ходе терапевтического процесса. Если вам и лечащему врачу видны положительные изменения, можно продолжать лечение по представленной схеме.
Препарат разрешено использовать с другими средствами для восстановления хрящевой ткани, противовоспалительными, противоотечными составами.
Противопоказания, побочные реакции
Таблетки Хондрамина хорошо переносятся пациентами всех возрастов. Он не имеет абсолютных противопоказаний и побочных эффектов, но исследования эффективности препарата и его влияния на пациентов продолжаются по сей день. Если в процессе приема лекарственного средства вы столкнетесь с любыми осложнениями, необходимо сразу сообщить об этом лечащему врачу и представителям компании-производителя.

Отзывы о препарате Хондрамин
Оксана Гончаренко, 45 лет, г. Санкт-Петербург «Я долго лечила остеохондроз традиционными методами, но такая терапия почти не давала результатов. Когда я уже почти отчаялась, подруга посоветовала Хондрамин. Меня подкупило, что это продукция известного производителя, ее можно купить в аптеке. О том, что это БАД, я узнала потом, но меня это не смущает. После первого курса лечения заметила позитивные изменения. Теперь всегда использую это средство для восстановления суставов.»
Игорь Ларионов, 60 лет, г. Казань «Из-за хронических проблем с сердцем мне не рекомендуют принимать стандартные хондропротекторы, хотя состояние суставов уже, мягко говоря, не очень хорошее. Мой доктор посоветовал Хондрамин. Я пил таблетки 2 недели, отлично себя чувствовал, а после завершения курса осознал, что мне гораздо проще ходить, а раньше постоянно использовал трость. Я могу смело всем рекомендовать это средство!»
Михаил Румм, 33 года, г. Пермь «После военной службы появились проблемы с тазобедренным суставом. Как мне объяснили в госпитале, изнашивается хрящ, из-за чего кости трутся друг о друга. Для восстановления хряща пил хондропротекторы и Хондрамин. Мне так врач посоветовал. Не знаю, что помогло больше, но по сравнению с соседом по палате, который столкнулся с той же проблемой, я восстановился значительно быстрее.»
Препарат Хондрамин можно использовать при лечении дистрофических нарушений целостности хрящевой ткани, но во время его приема нужно постоянно следить за самочувствием и результатами терапии.
инструкция по применению, цена, отзывы и аналоги
Сравнительно недавно российские ученые выпустили на фармацевтический рынок препарат Хондрамин, который по уверению разработчиков способен полностью восстанавливать структуру и функции хрящевой ткани в организме человека. Этот состав относится к биологически активным добавкам, он не зарегистрирован в нашей стране как лекарственное средство. Споры в медицинских кругах относительно эффективности, целесообразности использования препарата, его безопасности ведутся постоянно. Врачи не могут прийти к единому мнению, а пациенты заинтересованно изучают инструкцию по применению Хондрамина.
Этот препарат создан на натуральной основе, он не имеет противопоказаний и ограничений к использованию. Это подкупает пациентов, которые имеют сопутствующие недуги. Им не всегда можно применять в лечении стероидные противовоспалительные, обезболивающие средства, традиционные хондропротекторы. Но перед началом использования Хондрамина стоит разобраться, действительно ли он столь безопасен. Некоторые специалисты, которые лояльно относятся к БАДам, разрешают пациентам пить Хондрамин, но в комплексе с традиционными методами лечения.
Целесообразность использования БАДов в традиционной медицине

Биологически активные добавки давно появились в нашей жизни. К этой категории относят почти все витаминно-минеральные комплексы, предлагаемые в аптеках, травяные сборы, некоторые успокоительные препараты. Они не относятся к лекарственным средствам, но активно применяются в медицине.
Чтобы зарегистрировать фармацевтический препарат в качестве лекарственного средства, необходимы разнообразные исследования, годы тестирований. Этот процесс занимает 5-10 лет после разработки конечного состава препарата. Не все производители готовы тратить столь много времени, сил и средств. Им проще вывести лекарство на рынок под видом БАДа. Можно утверждать, что некоторые добавки по своим свойствам, уровню эффективности не ниже, чем известные лекарства.
Тот факт, что для вывода БАДа на рынок требуется гораздо меньше исследований и тестирований, несколько напрягает. По сути все пациенты, которые используют это средство, становятся «подопытными кроликами».
на рынок требуется гораздо меньше исследований и тестирований, несколько напрягает. По сути все пациенты, которые используют это средство, становятся «подопытными кроликами».
При разработке биостимулятора Хондрамин использовались современные методики исследований, медицинских тестирований.
Производители средства с уверенностью могут утверждать, что оно безопасное, результативное.
Состав препарата
Средство выпускается в виде таблеток. Оно содержит целый комплекс нуклеопротеидов и натуральных белков, которые выведены естественным путем из хрящей крупного рогатого скота. По своей структуре эти компоненты схожи с человеческими. Подобные методики получения активных натуральных ингредиентов для производства лекарственных средств давно применяются в официальной медицине. Так из внутренних органов свиньи выпускают популярные ферментные препараты для восстановления функций желудочно-кишечного тракта, поджелудочной железы.
При лечении заболеваний опорно-двигательного аппарата теперь тоже применяется подобная технология. Преимущество натуральных белков и нуклеопротеидов в том, что они полностью поглощаются организмом, усваиваются им, неся значительную пользу суставам, позвоночнику. Эти вещества не являются чужими человеку. Они содержатся в разных органах, системах, поэтому вероятность индивидуальной непереносимости компонентов сведена к минимуму.
Эти вещества ускоряют обменные процессы, делая их более эффективными, благодаря чему хрящевая ткань восстанавливается быстрее.
Применение при беременности

Если стандартные хондропротекторы не рекомендуется использовать в период беременности и кормления грудью, то относительно Хондрамина таких строгих ограничений нет.
Те исследования, которые проводились в отношении безопасности и эффективности средства, подтверждают, что таблетки не наносят вреда ни матери, ни плоду. Если во время беременности возникает необходимость лечения суставов или позвоночника, необходимо сначала обратиться к официальной медицине. Выслушайте все рекомендации врача, поинтересуйтесь его мнением относительно использования Хондрамина в качестве основного или сопутствующего метода терапии. Обязательно учитывайте следующие факторы, которые могут повлиять на принятие решения:
- Поставленный диагноз;
- Срок беременности;
- Использование сопутствующей терапии;
- Общее состояние пациентки.
Использовать БАДы при вынашивании плода можно лишь в том случае, когда суммарный риск при отказе от лечения выше, чем риск, связанный с приемом препарата. Во время лечения необходимо постоянно контролировать состояние будущей мамы и малыша. Если есть такая возможность, в этот период лучше отказаться от подобных методик терапии.
вынашивании плода можно лишь в том случае, когда суммарный риск при отказе от лечения выше, чем риск, связанный с приемом препарата. Во время лечения необходимо постоянно контролировать состояние будущей мамы и малыша. Если есть такая возможность, в этот период лучше отказаться от подобных методик терапии.
Схема использования
В одной упаковке Хондрамина содержится 20 или 40 таблеток. Принимать их необходимо в течение двух недель по 1-3 таблетки 2-3 раза в день за 20-30 минут до еды, запивая достаточным количеством воды. После завершения курса вы делаете перерыв на три месяца, спустя этот срок повторяете лечение. Спустя месяц после первого курса желательно пройти необходимые диагностические мероприятия, чтобы убедиться в отсутствии негативных последствий и позитивном ходе терапевтического процесса. Если вам и лечащему врачу видны положительные изменения, можно продолжать лечение по представленной схеме.
Препарат разрешено использовать с другими средствами для восстановления хрящевой ткани, противовоспалительными, противоотечными составами.
Противопоказания, побочные реакции
Таблетки Хондрамина хорошо переносятся пациентами всех возрастов. Он не имеет абсолютных противопоказаний и побочных эффектов, но исследования эффективности препарата и его влияния на пациентов продолжаются по сей день. Если в процессе приема лекарственного средства вы столкнетесь с любыми осложнениями, необходимо сразу сообщить об этом лечащему врачу и представителям компании-производителя.

Отзывы о препарате Хондрамин
Оксана Гончаренко, 45 лет, г. Санкт-Петербург «Я долго лечила остеохондроз традиционными методами, но такая терапия почти не давала результатов. Когда я уже почти отчаялась, подруга посоветовала Хондрамин. Меня подкупило, что это продукция известного производителя, ее можно купить в аптеке. О том, что это БАД, я узнала потом, но меня это не смущает. После первого курса лечения заметила позитивные изменения. Теперь всегда использую это средство для восстановления суставов.»
Игорь Ларионов, 60 лет, г. Казань «Из-за хронических проблем с сердцем мне не рекомендуют принимать стандартные хондропротекторы, хотя состояние суставов уже, мягко говоря, не очень хорошее. Мой доктор посоветовал Хондрамин. Я пил таблетки 2 недели, отлично себя чувствовал, а после завершения курса осознал, что мне гораздо проще ходить, а раньше постоянно использовал трость. Я могу смело всем рекомендовать это средство!»
Михаил Румм, 33 года, г. Пермь «После военной службы появились проблемы с тазобедренным суставом. Как мне объяснили в госпитале, изнашивается хрящ, из-за чего кости трутся друг о друга. Для восстановления хряща пил хондропротекторы и Хондрамин. Мне так врач посоветовал. Не знаю, что помогло больше, но по сравнению с соседом по палате, который столкнулся с той же проблемой, я восстановился значительно быстрее.»
Препарат Хондрамин можно использовать при лечении дистрофических нарушений целостности хрящевой ткани, но во время его приема нужно постоянно следить за самочувствием и результатами терапии.
ХОНДРАМИН: инструкция, отзывы, аналоги, цена в аптеках
ХОНДРАМИН: инструкция, отзывы, аналоги, цена в аптеках – Medcentre.com.ua- Главная
- Лекарства
- ХОНДРАМИН
 5
57 408 просмотров
Как вы оцениваете эффективность ХОНДРАМИН?☆ ☆ ☆ ☆ ☆
Хондрамин – биорегулятор хрящевой ткани, нормализует функции опорно-двигательного аппарата, способствует восстановлению хрящевой ткани и поддержанию работы суставов.
Хондрамин разработан для коррекции и предотвращения нарушений соединительной ткани, происходящих при различных заболеваниях.
Обладает избирательным действием на клетки хрящевой ткани и улучшает обменные процессы в хондроцитах, что защищает суставы от различных поражений и нормализует их работу.
Активно влияет на восстановление хрящевой и соединительной тканей при артритах, артрозах, остеохондрозе, ревматических заболеваниях и травмах опорно-двигательного аппарата, снижает болевой синдром и тугоподвижность суставов.
Рекомендуется при повышенных физических нагрузках и занятиях спортом, а также лицам пожилого возраста для поддержания функций опорно-двигательного аппарата.
Компоненты для Хондрамина, получаемые из хрящей крупного рогатого скота, представляют собой комплекс белков и нуклеопротеидов, обладающих избирательным действием на клетки хрящевой ткани, что способствует нормализации обменных процессов в хондроцитах и снижает возможность возникновения различных поражений суставов.
Клинические испытания Хондрамина проводились у 120 больных с остеоартрозом коленных суставов, остеохондрозом позвоночника и системным остеопорозом.
Оценка эффективности использования Хондрамина проводилась на основании динамики субъективных жалоб и объективных показателей лабораторных и инструментальных исследований, а также контроля за функциональным состоянием опорно-двигательного аппарата.
В ходе проведения клинических испытаний установлено, что курсовой прием Хондрамина в составе комплексной терапии способствовал снижению болевого синдрома и тугоподвижности суставов у больных. Наиболее характерным действием Хондрамина являлось снижение болевого синдрома и увеличение объема движения в пораженных суставах. На фоне приема Хондрамина у всех пациентов отмечалось существенное сглаживание патологической симптоматики, обычно характеризующейся значительной устойчивостью к терапии. Степень клинического эффекта зависела от стадии протекания заболевания: у лиц старшего и пожилого возраста динамика была менее выражена, однако такие субъективные ощущения оценивались как очень благоприятные для старшей возрастной категории больных.
Хондрамин рекомендуется применять для ускорения процессов восстановления хрящевой ткани при воспалительных и обменно-дистрофических поражениях суставов конечностей и позвоночника, неполноценном питании, воздействии на организм различных экстремальных факторов, а также при тяжелых физических нагрузках и в спорте высших достижений.
Показания к применению
Показаниями к применению препарата Хондрамин являются: дегенеративно-дистрофические заболевания суставов конечностей и позвоночника; последствия травм суставов и конечностей; артропатии различной этиологии; системные заболевания соединительной ткани; пред- и послеоперационный периоды при операциях на суставах; состояния после экстремальных физических нагрузок, а также системная профилактика костно-суставных нарушений в спорте высших достижений.
Способ применения:
Хондрамин принимать по 1–3 таблетки 2–3 раза в день за 10–15 минут до еды, запивая водой, не разжевывая.
Курс: 30–45 дней.
Повторный курс через 3–6 месяцев.
Противопоказания
Противопоказаниями к применению препарата Хондрамин являются: индивидуальная непереносимость компонентов продукта, беременность, кормление грудью.
Беременность
Принимать препарат Хондрамин в период беременности противопоказано.
Условия хранения
Хранить в сухом защищенном от света месте при температуре от 2°C до 25 °C.
Срок годности: 3 года.
Форма выпуска
Хондрамин – таблетки массой по 155 мг.
Упаковка: 40 таблеток.
Состав
:Хондрамин содержит:
Тиамин (B1) 0,55
Рибофлавин (В2) 3,17
Ниацин (РР) 2,05
Ретинол (А) 0,02
Токоферол (Е) 0,1
Энергетическая ценность, ккал/100 г 276,0
Алюминий 0,003
Кобальт < 0,00034
Медь 0,005
Железо 0,23
Магний 0,82
Кальций 0,94
Калий 2,2
Натрий 66,0
Марганец 0,00078
Молибден 0,00012
Фосфор 2,2
Сера 12,0
Цинк 16,08
Свинец 0
Кадмий 0
Аспарагиновая кислота 394
Треонин 169
Серин 185
Глутаминовая кислота 534
Пролин 282
Глицин 414
Аланин 355
Валин 215
Метионин 79
Изолейцин 142
Лейцин 340
Тирозин 113
Фенилаланин 131
Гистидин 117
Лизин 266
Аргинин 194
Основные параметры
| Название: | ХОНДРАМИН |
ХОНДРАМИН отзывы
ХОНДРАМИН цены в аптеках
ХОНДРАМИН в наличии найдено в 1 аптеке
Все аптекиСмотрите также
-

5.0 1 отзыв
1227 просмотров
-

5.0 1 отзыв
1260 просмотров
-

5.0 1 отзыв
1290 просмотров
-

3.5 2 отзыва
1684 просмотров
-

5.0 1 отзыв
1842 просмотров
-

5.0 2 отзыва
1845 просмотров
САМОЛЕЧЕНИЕ МОЖЕТ НАВРЕДИТЬ ВАШЕМУ ЗДОРОВЬЮ
12.03.20 10:47:24 Доказано, что хондропротекторы, чем и является хондроитин сульфат, работают только при их локальном введении. При внутримышечном введении эти препараты просто не попадают в нужные сегменты, а распространяются по всему организму, что снижает их концентрацию, а, следовательно, лечебный эффект. Поэтому многие пациенты и некоторые врачи считают хондропротекторы бесполезными. К сожалению, хондроитин сульфат предназначен только для внутримышечного введения, что делает его весьма малоэффективным. Рекомендую рассматривать другие хондропротекторы. | |
06.01.20 13:41:08 Есть положительные результаты годичного плацебо-контролируемого исследования у больных ОА коленных суставов. (2001 г. D. Uebelhart et al.) На себе эффекта не заметил. Об этом препарате ведется много споров и дискуссий. На практике препарат работает только в комплексной терапии остеоартроза, остеохондроза, а главное – в сочетании с движением (ЛФК). Не исключено, что без этого препарата при прочих равных эффект будет такой же, однако плацебо эффект тоже “имеет место быть”. Такое же мнение и о фонофорезе с мазью (как вариант при реабилитации после травм). В качестве монотерапии – сомневаюсь. | |
29.10.19 20:18:41 “Хондроитина сульфат”, используемый с глюкозамином, показан для облегчения боли и воспаления от первичного остеоартрита. Он улучшает функцию суставов и замедляет прогрессирование заболевания. Остеоартроз характеризуется прогрессирующими структурными и метаболическими изменениями в тканях суставов, в основном деградацией хряща, склерозом субхондральной кости и воспалением синовиальной оболочки. | |
02.10.19 10:48:07 Препарат из разряда “лишь бы назначить, чтобы пациент что-то принимал”. Из 100% пациентов, побывавших у меня на приёме, эффективность отметили только 5%. Не назначаю. Но это моё личное мнение, основанное на опыте. Всё равно, как “диета, богатая кальцием” пациентам с остеоартрозом. Назначен всем пациентам, которые ко мне обратились. Поэтому могу оценить результат по уже “пролеченному” больному. | |
24.09.19 16:03:58 Препарат незаменим в составе комплексной терапии остеохондрозов и остеоартрозов. Эффективно предотвращая продолжение разрушения суставных поверхностей, также оказывает стимулирующее действие на регенерацию хрящевой пластинки. Побочных эффектов в своей практике не наблюдал. Очень хорошее соотношение цена\качество. | |
04.09.18 15:31:19 Собственно говоря, это, скорее, БАД. Вместе с тем, в комплексной терапии остеоартроза, остеохондроза, особенно в сочетании с ЛФК, отмечается заметное улучшение состояния пациентов. В форме мазей – эффект наблюдался при введении с помощью фонофореза и лазеровакуумфореза. В качестве монотерапии – польза сомнительна. Да и плацебо эффект никто не отменял. | |
01.12.17 22:57:08 Создается впечатление при длительном назначении препарата о наличии собственного не ярко выраженного противовоспалительного и противоболевого эффекта. В научных статьях ведутся дискуссии по этому поводу, но я излагаю своё мнение. Хорошо зарекомендовало себя сочетание с глюкозамином сульфатом или глюкозамина хлоридом и MSM. Суммарная суточная дозировка глюкозамина и/или хондроитина должна быть в диапазоне от 1000 до 1500 мг. Использую хондроитина сульфат для дотации необходимого вещества. Я бы отнёс назначение хондроитина сульфата к коррекции пищевого рациона. Продолжительность курса не менее трёх месяцев. Длительность назначения, а также обоснованность в каждом конкретном случае определяет врач. | |
26.05.17 18:06:14 Отличный препарат в комплексном лечении остеоартроза крупных и мелких суставов опорно-двигательного аппарата. Хорошо работает с хондропротекторами для внутрисуставного применения: гиалурон, синвиск и так далее. Хорошо переносится пациентами при внутримышечном применении в ягодичные мышцы. Хорошо сочетается с террофлексом. Отличный препарат для комплексного лечения остеоартроза. Хорошо зарекомендовал себя как базовая терапия после артроскопических операций. |
инструкция по применению, отзывы врачей и пациентов, особенности применения
2747 0
 Болезни опорно-двигательной системы, спровоцированные патологией соединительной и хрящевой ткани, встречаются достаточно часто.
Болезни опорно-двигательной системы, спровоцированные патологией соединительной и хрящевой ткани, встречаются достаточно часто.
Они не только существенно ограничивают работоспособность, но и могут стать причиной инвалидности, поэтому очень важно своевременно заняться лечением таких заболеваний.
Для коррекции и предотвращения разрушения соединительной и хрящевой ткани российскими учеными был разработан БАД Хондрамин.
Препарат получен из хрящевой ткани крупного рогатого скота и свиней. Это комплекс полипептидов и нуклеопротеидов, который селективно воздействуют на клетки хрящей, нормализует метаболизм веществ в них и снижает риск развития всевозможных изменений структуры скелета.
Выпускается БАД в таблетках круглой формы, с радиусом 3,5 мм, покрытых желудочно-резистентной оболочкой.
Содержание статьи
Фармакологическое действие и состав
Биодобавка Хондрамин содержит 16 аминокислот, в том числе 7 незаменимых аминокислот, минералы и витамины, среди которых никотиновая кислота, тиамин, рибофлавин, ретинол и токоферол.
Средство нормализует деятельность опорно-двигательной системы, ускоряет восстановление ее функции и поддерживает работоспособность, улучшает обменные процессы в хондроцитах и снижает риск развития дегенеративно-дистрофических изменений в хрящевой и костной ткани.
Фармакологические свойства препарата обусловлены его составом:
- Никотиновая кислота, входящая в состав средства увеличивает амплитуду движения пораженных суставов, снимает воспаление и болезненные ощущения.

Химическая формула Токоферола
- Токоферол — это природный антиоксидант. При развитии инфекционного артрита, его количество в организме сокращается, поэтому требуется дополнительное поступление его извне. Кроме этого, он необходим при дегенеративных изменениях в костной и нервной системе, мышечной дистрофии. Он также способствует увеличению подвижности суставов и укреплению связок.
- Ретинол стимулирует фосфорно-кальциевый обмен в организме. Это помогает быстрее срастаться костям после переломов. Кроме того, недостаток витамина А ведет к тому, что уменьшается плотность костной ткани.
- Витамины группы В нормализуют функцию периферической нервной системы, осуществляют связь между головным мозгом и опорно-двигательным аппаратом.
- Не менее важны для суставов такие минералы как кальций, медь, фосфор и цинк. Они улучшают структуру костной и хрящевой ткани.
- Аминокислоты укрепляют связочный аппарат, способствуют регенерации внутренний поверхности суставов.
Показания к применению
Биодобавка Хондрамин рекомендована в качестве дополнительного источника витаминов, минералов и аминокислот.
Ее можно включать в схему лечения как вспомогательное средство при дегенеративно-дистрофических патологиях опорно-двигательного аппарата, среди которых:
Также возможно применение:
- после травм позвоночника и суставов;
- при артропатии различной этиологии;
- при аутоиммунных патологиях соединительной ткани;
- до и после хирургических вмешательств на суставах;
- после чрезмерных физических нагрузок, в том числе и спортивных в качестве профилактического средства;
- лицам старшей возрастной группы для поддержания функции костно-мышечной системы.
Противопоказания к назначению средства
БАД противопоказан:
- при индивидуальной непереносимости;
- во время беременности и лактации;
- при фенилкетонурии;
- гиполактазия;
- галактоземия.
Нежелательные эффекты
Препарат не содержит каких-либо чужеродных для организма веществ, в том числе и консервантов, поэтому при его приеме не наблюдается отрицательных побочных явлений.
Лишь только в случае гиперчувствительности возможно появление аллергической реакции, которая требует отмены приема и принятия антигистаминных препаратов.
Режим дозирования
 Хондрамин рекомендуется принимать от 1 до 3 таблеток 2—3 раза в сутки за 10—15 мин до приема пищи, запивая достаточным количеством воды.
Хондрамин рекомендуется принимать от 1 до 3 таблеток 2—3 раза в сутки за 10—15 мин до приема пищи, запивая достаточным количеством воды.
Глотать таблетку нужно целиком. Курс приема 1—1,5 месяца, через 3—6 месяцев, его рекомендуется повторить. Ежегодно рекомендуется проводить 2—3 курса.
По утверждениям фирмы-производителя детский и подростковый возраст не входят в список противопоказаний к назначению БАДа. Но так, как считается, что пищеварительная система у детей до 1,5 лет рассчитана лишь на молочно-углеводную диету, то не стоит давать биодобавку пациентам младше 2 лет.
Если ребенок может уже хорошо глотать, то
- с 2-х лет ему можно давать по 1 таблетке ежедневно;
- с 5-ти лет, дозировку можно увеличить до 2 таблеток 2 раза в сутки;
- с 7-ми лет разрешено принимать до 6 таблеток в день;
- с 12 лет или когда вес ребенка достигнет 45 кг разрешено принимать взрослые дозировки.
Назначение средства особым пациентам
Не стоит принимать Хондрамин беременным женщинам, так как неизвестно обладает ли он эмбриотоксическим и тератогенным действием.
Неизвестно проникает ли биодобавка в материнское молоко, и какой эффект она окажет на грудничка, поэтому на период лактации целесообразно отказаться от ее приема.
Пациентам старшей возрастной группы не требуется корректировка режима дозирования.
Не нужно менять схему приема лицам, страдающим заболеваниями печени и почек. БАД совместим с другими биодобавками и лекарственными препаратами.
Особые указания
На сегодняшний день не зарегистрировано ни одно случая передозировки. Специфического антидота не существует, лечение симптоматическое.
Средство не оказывает негативного воздействия на ЦНС, поэтому оно не влияет на способность управлять автомобилем.
Во время приема таблеток стоит отказаться от употребления спиртных напитков, так как они уменьшают всасываемость витаминов и полезных веществ.
Условия продажи и хранения
Хранят БАД при температуре от +2 до + 25 градусов, вдали от детей, в защищенном от света месте.
Срок годности 36 месяцев, после истечения, которого недопустимо принимать средство.
Приобрести его можно без рецепта не только в аптечной сети, но и специализированных отделах, а также заказать через интернет.
Особенности применения Хондрамина при терапии заболеваний суставов можно узнать, изучив отзывы врачей и пациентов.
Из опыта пациентов
Мне 57 лет, вот уже несколько лет мучаюсь от остеохондроза и артроза локтевого сустава. Пока не принимала Хондрамин, с трудом передвигалась, так как все болело.
Сейчас чувствую себя гораздо лучше, прошел хруст в суставах, увеличилась их подвижность. Нравится и то, что состав биодобавки полностью натуральный.
Людмила
Мнение практикующего врача
БАД Хондрамин можно включать дополнительно в схему лечения различных заболеваний костно-мышечной системы. Он представляет собой неплохой комплекс минералов, витаминов и аминокислот, в настоящее время доказано их положительное воздействие на хрящевую и соединительную ткань.
Но если внимательно прочитать инструкцию к средству, то можно увидеть, что производитель умалчивает о некоторых противопоказаниях к применению.
Так в состав средства входит фенилаланин, у пациентов с редким наследственным заболеванием фенилкетонурия наблюдается нарушение метаболизма этой аминокислоты, и ее накопление в организме приводят к тяжелым поражениям центральной нервной системы.
Ни слова в аннотации не говориться о том, что из-за содержания лактозы, БАД противопоказан при непереносимости углеводов. Также умалчивается о побочных эффектах.
Кроме того, тем, кто собирается принимать средство, нужно помнить, что в его состав входят жирорастворимые витамины, поэтому недопустим его одновременный прием с препаратами, содержащими токоферол и ретинол.
Максим Анатольевич, врач-ревматолог
Чем можно заменить средство?
На сегодня нет полного аналога БАДа Хондрамин, существуют только биодобавки и лекарственные препараты со схожим механизмом  воздействия на костную и хрящевую ткань, в числе прочих:
воздействия на костную и хрящевую ткань, в числе прочих:
Хондрамин: инструкция, отзывы, аналоги, цена в аптеках
Хондрамин разработан для коррекции и предотвращения нарушений соединительной ткани, происходящих при различных заболеваниях.Обладает избирательным действием на клетки хрящевой ткани и улучшает обменные процессы в хондроцитах, что защищает суставы от различных поражений и нормализует их работу.
Активно влияет на восстановление хрящевой и соединительной тканей при артритах, артрозах, остеохондрозе, ревматических заболеваниях и травмах опорно-двигательного аппарата, снижает болевой синдром и тугоподвижность суставов.
Рекомендуется при повышенных физических нагрузках и занятиях спортом, а также лицам пожилого возраста для поддержания функций опорно-двигательного аппарата.
Компоненты для Хондрамина, получаемые из хрящей крупного рогатого скота, представляют собой комплекс белков и нуклеопротеидов, обладающих избирательным действием на клетки хрящевой ткани, что способствует нормализации обменных процессов в хондроцитах и снижает возможность возникновения различных поражений суставов.
Клинические испытания Хондрамина проводились у 120 больных с остеоартрозом коленных суставов, остеохондрозом позвоночника и системным остеопорозом.
Оценка эффективности использования Хондрамина проводилась на основании динамики субъективных жалоб и объективных показателей лабораторных и инструментальных исследований, а также контроля за функциональным состоянием опорно-двигательного аппарата.
В ходе проведения клинических испытаний установлено, что курсовой прием Хондрамина в составе комплексной терапии способствовал снижению болевого синдрома и тугоподвижности суставов у больных. Наиболее характерным действием Хондрамина являлось снижение болевого синдрома и увеличение объема движения в пораженных суставах. На фоне приема Хондрамина у всех пациентов отмечалось существенное сглаживание патологической симптоматики, обычно характеризующейся значительной устойчивостью к терапии. Степень клинического эффекта зависела от стадии протекания заболевания: у лиц старшего и пожилого возраста динамика была менее выражена, однако такие субъективные ощущения оценивались как очень благоприятные для старшей возрастной категории больных.
Хондрамин рекомендуется применять для ускорения процессов восстановления хрящевой ткани при воспалительных и обменно-дистрофических поражениях суставов конечностей и позвоночника, неполноценном питании, воздействии на организм различных экстремальных факторов, а также при тяжелых физических нагрузках и в спорте высших достижений.
Показания к применению:
Показаниями к применению препарата Хондрамин являются: дегенеративно-дистрофические заболевания суставов конечностей и позвоночника; последствия травм суставов и конечностей; артропатии различной этиологии; системные заболевания соединительной ткани; пред- и послеоперационный периоды при операциях на суставах; состояния после экстремальных физических нагрузок, а также системная профилактика костно-суставных нарушений в спорте высших достижений.
Способ применения:
Хондрамин принимать по 1–3 таблетки 2–3 раза в день за 10–15 минут до еды, запивая водой, не разжевывая.
Курс: 30–45 дней.
Повторный курс через 3–6 месяцев.
Противопоказания:
Противопоказаниями к применению препарата Хондрамин являются: индивидуальная непереносимость компонентов продукта, беременность, кормление грудью.
Беременность:
Принимать препарат Хондрамин в период беременности противопоказано.
Условия хранения:
Хранить в сухом защищенном от света месте при температуре от 2°C до 25 °C.
Срок годности: 3 года.
Форма выпуска:
Хондрамин – таблетки массой по 155 мг.
Упаковка: 40 таблеток.
Состав:
Хондрамин содержит:
Тиамин (B1) 0,55
Рибофлавин (В2) 3,17
Ниацин (РР) 2,05
Ретинол (А) 0,02
Токоферол (Е) 0,1
Энергетическая ценность, ккал/100 г 276,0
Алюминий 0,003
Кобальт < 0,00034
Медь 0,005
Железо 0,23
Магний 0,82
Кальций 0,94
Калий 2,2
Натрий 66,0
Марганец 0,00078
Молибден 0,00012
Фосфор 2,2
Сера 12,0
Цинк 16,08
Свинец 0
Кадмий 0
Аспарагиновая кислота 394
Треонин 169
Серин 185
Глутаминовая кислота 534
Пролин 282
Глицин 414
Аланин 355
Валин 215
Метионин 79
Изолейцин 142
Лейцин 340
Тирозин 113
Фенилаланин 131
Гистидин 117
Лизин 266
Аргинин 194
Как пользоваться подушкой ортопедической: инструкция по применению, как воздействует на мышцы, правила выбора, какой лучше размер, цены – Статьи об ортопедии – Ортека
Как правильно спать на ортопедической подушке: подробная информация
Какая она, верная ортопедическая подушка?
Сейчас на рынке предлагается тьма-тьмущая подушек, которые производители именуют «ортопедическими». Но при ближнем рассмотрении они такими совершенно не являются.
Почему же они так называются?
А чтоб лучше продавались. Так как люд в крайние годы интересуется не подушечками вообщем, а конкретно ортопедическими.
Вот ушлые производители и стали лепить подушечки из всякой ерунды типа гречневой лузги, охлаждающего геля либо какого-либо экофайбера и именовать их прекрасным словом «ортопедическая». И еще могут добавить к наименованию загадочное «с эффектом памяти».
А позже какая-нибудь жертва рекламы напишет на женском форуме:
Кстати, вы помните, чем занимается ортопедия? Правильно: профилактикой и исцелением болезней костно-мышечной системы.
Какой обязана быть вправду ортопедическая подушка?
Вот ее признаки:
- Наличие валика либо валиков.
- Упругость .
- Способность сохранять свою форму долгое время.
- Безопасные .
Немного поясню.
- Именно валик заполняет шейный изгиб и сохраняет ровненькое положение позвоночника во время сна.
Смотрите:
Поэтому:
Есть подушечки с 2-мя валиками, а есть с одним.
Первые – наиболее универсальные: для различных членов семьи, для различного положения тела во время сна: на спине, на боку, на животе.
2. Упругость – это способность вернуть свою форму опосля надавливания. Ортопедическая подушечка обязана «пружинить», то есть выталкивать ваши руки опосля давления на нее.
3.
Чрезвычайно принципиально, чтоб опосля сна на подушечке форма ее не терялась, по другому за счет чего же она будет «работать»?
4. Ну, а про безопасные и разъяснять нечего. Нос, который временами утыкается в подушечку, не должен нюхать ничего резкого, хим и вредного для здоровья. По другому в лучшем случае мы проснемся с головной болью, а в худшем будем страдать аллергией. Кстати, в обыденных перьевых и пуховых подушечках чрезвычайно любит жить домашний клещ – основной бытовой аллерген.
Так вот. Первыми 3-мя из названных параметров владеют два пенополиуретан и латекс.
Латекс для вас отлично известен по латексным перчаткам, презервативам, соскам.
Его получают из сока каучуконосного растения гевея, которое не много где растет. Потому ортопедические подушечки из натурального латекса, которые встречаются на нашем рынке, дороже пенополуретановых. К тому же латекс может вызывать аллергию.
Поэтому я ЗА подушечки из пенополиуретана
Они владеют всеми 4-мя из названных параметров и, что важно, дешевле латексных
И еще чрезвычайно принципиальный признак правильной ортопедической подушки: она обязана быть зарегистрирована в Росздравнадзоре как изделие мед назначения.
Наличие его дает ей полное право называться ортопедической, то есть таковой, которая обеспечивает целительные характеристики. Потому на упаковке либо в аннотации обязано быть указано, что подушечка имеет РУ: регистрационное удостоверение.
Зачем нужна подушка
За весь период существования человека, сон занимал значительный период его жизни. За такой длительный период времени установился ряд стереотипов, множество из них верные, но встречаются и ошибочные. Например, как спать и необходима ли подушка вообще. Споры по этому вопросу ведут стоматологи, ортопеды, психологи, не уступают им и производители постельных принадлежностей. Оценить результаты их споров до сих пор невозможно, но существуют неоспоримые факты о том, как правильно спать.
- Чтобы отдых был полноценным, тело должно находится в правильном положении: позвоночнику не следует сгибаться ни в каком из отделов.
- В районе шеи располагаются жизненно важные артерии, одна из которых носит название сонной. Если она будет пережата, произойдет нарушение кровоснабжения головного мозга. В результате чего мозг будет лишен кислорода и будет нарушена передача нервных импульсов.
- Шея должна во время всего периода сна располагаться параллельно матрасу, иначе позвоночник не будет прямым, а это значит, что межпозвонковые диски и отверстия между суставами будут сжиматься и растягиваться. Этот процесс требует затраты энергии и человек не отдохнет за ночь. Кроме того, он может чувствовать наутро головную боль и тяжесть в шейном отделе позвоночника.
Соблюдение этих условий невозможно без использования подушки. У многих людей сложилось мнение, что исключив подушку, можно избежать образования морщин на лице, оттеков и нагрузок на внутренние органы. Все эти факты не доказаны и следовать им заблуждение. Однако совершенно неоспоримо то, что при использовании правильной подушки обеспечивается правильное дыхание и обмен веществ. А это гораздо важнее вышеперечисленных фактов.
Убедиться в этом поможет эксперимент: ночь без подушки. Какие ощущения будут наутро? Совершенно верно, полноценного отдыха не почувствуется.
Критерии для выбора спальной принадлежности
Хороший сон может обеспечить только удобные спальные принадлежности. Это касается не только матраса, но и подушек
При покупке надо обратить внимание на следующие параметры:
- Размер, он не должен превышать 50 на 70 сантиметров.
- Высота. Выбор будет зависеть от любимой позы.
- Структура и качество ткани.
- Наполнитель.
- Упругость. Изделие за несколько секунд должно восстанавливать свою форму.
Если все моменты учесть, то можно обеспечить себе полноценный и здоровый сон.
Определяем высоту изделия
Важно для себя прислушаться к организму и подметить, в каком положении расслабление и засыпание происходит быстрее всего. От этого надо отталкиваться при выборе высоты изделия:
Любите спать на спине, значит, подушка не должна превышать 5-10 сантиметров, при этом жесткость должна быть средней и обязательно наличие углубления для головы.
Сон на боку более комфортен, если высота составляет около 10 сантиметров
Жесткость должна быть средней или повышенной, чтобы шея максимально поддерживалась.
Любителям сна на животе стоит обратить внимание на мягкие изделия и тонкие, чтобы обеспечить естественное положение шеи и позвоночника.
Любителям частой смены позы во сне лучше приобрести изделие средней высоты, которое будет легко менять форму.. Если подобрать подушку нужной высоты и жесткости, то эффект будет ощутим, наутро не придется вставать с головной болью
Если подобрать подушку нужной высоты и жесткости, то эффект будет ощутим, наутро не придется вставать с головной болью.
Выбор и уход за наполнителем
В последнее время все большей популярностью пользуются ортопедические спальные принадлежности, но и они не гарантируют комфортный отдых, если не учесть качество наполнителя. Их выбор сейчас достаточно велик, но чаще всего пользуются спросом у покупателей следующие:
- Экологичные, к которым относятся: гречиха, хлопок, рисовая лузга, бамбук. Ингредиенты внутри подушки оказывают легкий массаж, что положительно скажется на самочувствии. Такие изделия нельзя мыть, но можно просушить. К сожалению, они не вечны и со временем гречневый или бамбуковый наполнитель способен превратиться в труху. Надо также учитывать, что натуральные компоненты безопасны, но могут спровоцировать аллергию.
- Синтетические наполнители. В подушках встречается: латекс, силикон, холлофайбер, комфорель. Они отличаются долговечностью, не провоцируют аллергии, наполнитель можно даже подвергать стирке или просушке, кроме монолитных разновидностей.
- Гелевый наполнитель обеспечивает комфортную посадку головы во время сна, благодаря равномерному распределению нагрузки, она не будет болеть после пробуждения.
Если сложно подобрать наполнитель самостоятельно, то можно проконсультироваться со специалистом, особенно при наличии хронических патологий.
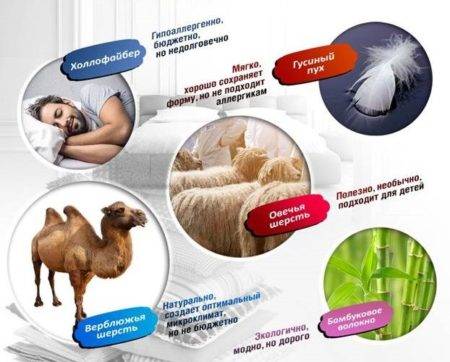

Важность полноценного сна при заболевании
При остеохондрозе 2 или 3 степени тяжести боли в области шеи возникают не только при наклонах и поворотах головы, но и в состоянии покоя. Поэтому одним из симптомов этой патологии является бессонница. Лежа в кровати, человек долго ищет удобное положение, чтобы ослабить боль и заснуть.
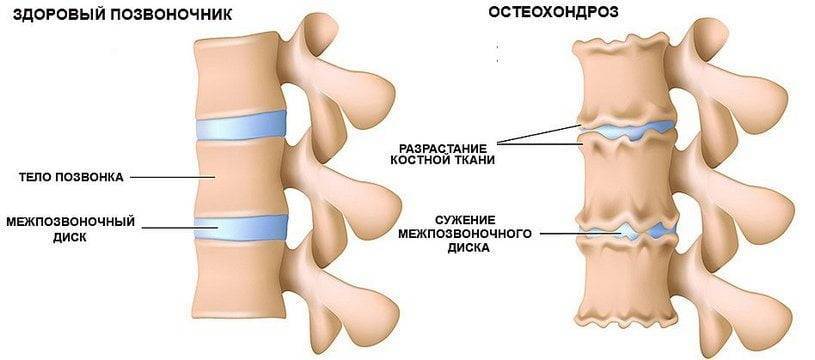
Но это не решает проблему — даже при непродолжительном отдыхе мышцы плечевого пояса и шеи напрягаются, происходит защемление позвоночной артерии. Этот кровеносный сосуд обеспечивает кислородом и питательными веществами головной мозг. Если человек спит неправильно, то из-за возникшей гипоксии утром при подъеме с постели у него кружится голова, а перед глазами появляются темные пятна и цветные круги.
Подробное описание правильного использования подушки во время сна
Каждый из нас должен знать, что именно ортопедическая подушка является намного полезнее любой другой. Сейчас в продаже можно встретить широкий ассортимент подушек, среди которых имеются синтепоновые, перьевые, силиконовые, пуховые. Но стоит отдавать предпочтение именно ортопедическим. Однако многие почему-то не решаются на приобретение данной подушки. Другие, купив данное «изобретение», не знают, как ею правильно пользоваться. В результате совершают ошибки, вследствие чего их сон превращается в мучения. Сейчас вы подробно сможете узнать о том, как правильно необходимо спать на ортопедической подушке и получать огромное удовольствие ото сна на ней. Следуя правилам, вы сможете без труда сохранить свое здоровье.
Все, наверное, знают, что неудобная поза во время продолжительного сна может привести к боли в области шеи и спины. В результате плохого ночного отдыха может ухудшиться самочувствие и качество жизни по причине постоянного недосыпа. Именно ортопедическая подушка вам поможет научиться правильно спать и получать ото сна максимальное удовольствие. На ней вы сможете хорошо высыпаться, а серые будни станут для вас радостными днями, благодаря правильному использованию данной подушки.
Для начала следует разобраться с главными моментами, которые касаются правильного использования ортопедической подушки.
Во-первых, вам следует для себя уяснить, что ортопедическая подушка направлена на поддержание шеи во время сна, а не головы
Это правило является основным, поэтому вам всегда стоит помнить об этом.
Во-вторых, обязательно необходимо обратить внимание на то, что ортопедическая подушка должна иметь две стороны, одна из которых низкая, а другая – более высокая. Чтобы определиться с правильным положением подушки, вы должны учесть, что она создана для правильного анатомического положения шеи и позвоночника
При соблюдении данного правила вы всегда сможете замечательно высыпаться.
В-третьих, необходимо учесть, что подушка состоит из валиков различной высоты. Положение подушки обязательно зависит от того, в какой позе спит человек. Если он будет спать на спине, то подушка в таком случае должна лежать большим валиком под шеей, а маленьким – под головой. Если человек ложится на бок, то подушку рекомендуется перевернуть, чтобы большой валик оказался под головой. В таком положении подушка будет заполнять пространство между головой и плечом, при этом шея не станет прогибаться, а голова примет привычное положение.
Не секрет, что для многих людей шейный остеохондроз является реальной проблемой. Очень часто данное заболевание появляется в результате неправильной работы позвоночника, сидячего образа жизни, низкой физической активности и, конечно же, неправильного положения во время сна. Негативные мышечные изменения особенно происходят с возрастом и очень сложно бороться с данными недугами. Современная медицина предлагает различные методы лечения, но при этом медики обязательно посоветуют вам приобрести ортопедическую подушку.
Некоторые специалисты могут посоветовать спать вообще без подушки в случае возникновения проблем с шеей и позвоночником, но уже доказано, что это серьезная ошибка, так как шея в данном положении будет напрягаться еще сильнее. А ортопедическая подушка при правильном использовании помогает шейным позвонкам расслабляться, благодаря поддержанию с помощью большого валика.
При покупке ортопедической подушки следует учитывать ее форму и размеры. Они должны подбираться точно для того человека, который будет на ней спать. Обыкновенная подушка при лечении заболеваний шеи не подходит, ведь во время сна шея располагается практически на одном уровне с головой, то есть позвонки окажутся несколько смещенными, в результате нарушится мозговое кровоснабжение. Подушка в случае такого заболевания должна быть только прямоугольной.
Во время сна на ортопедической подушке шея сможет принять правильное положение, все мышцы при этом расслабятся, а кровеносные сосуды, идущие к мозгу, не будут сдавливаться.
Выбор постельных принадлежностей
Остеохондроз шейного отдела — заболевание, которое окончательно вылечить пока не удается. Его терапия направлена на предупреждение вовлечения в деструктивный процесс здоровых дисков и позвонков
Важной частью профилактики становится использование ортопедических матрасов и подушек
Правильный матрас
Срок службы ортопедического матраса хорошего качества составляет не менее 10 лет, поэтому нужно тщательно походить к его выбору. Следует также обязательно проконсультировать с неврологом. Врачи рекомендуют приобретать жесткие модели только при остеохондрозе 2 или 3 степени тяжести, когда повышена вероятность возникновения протрузии или межпозвоночной грыжи. Если патология только начала развиваться, то для сна подойдет упругий, но не слишком жесткий матрас. Он будет принимать анатомическую форму тела, но в тоже время не станет излишне сковывать движения.
Ортопедические матрасы бывают пружинными, оснащенными зависимыми или независимыми блоками, и беспружинными. В последних моделях функцию амортизатора выполняет наполнитель. При шейном остеохондрозе предпочтительно выбирать пружинные матрасы, характеризующиеся высокой степенью упругости.
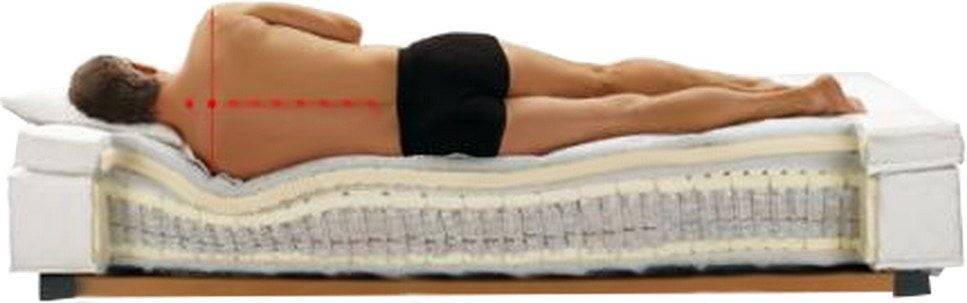
Правильная подушка
На то, что подушка выбрана правильно, будет указывать полноценный сон и отсутствие после пробуждения неврогенных симптомов остеохондроза. Существует множество моделей этих ортопедических изделий, поэтому обычно посетителю трудно сориентироваться в аптеке или специализированном магазине. Поэтому также необходима консультация врача.
Если модель выбрана правильно, то во время сна не возникает желания подложить руку под голову. Человек засыпает сразу, а не долго размещает подушку в наиболее приемлемом положении.


Степень жесткости
Подушка высокой степени жесткости необходима тем больным, которые предпочитают спать на спине. Как правило, в них в качестве наполнителя используются синтетические материалы. Это полиэстер, синтепон, латекс. Они хорошо облегают позвоночные структуры, фиксируя их в анатомическом положении. Синтетические наполнители достаточно упруги, поэтому способствуют расширению промежутком между телами позвонков.
Любителям сна на боку нужно приобретать подушки с меньшей жесткостью. Наполнители могут быть как синтетическими, так и натуральными (шелуха гречихи, пух, перо).
Форма подушки
Классическая ортопедическая подушка имеет прямоугольную форму. Чаще она снабжена выемкой для головы, а иногда и для плеча. В последнее время особенно востребованы волнообразные подушки. Они выглядят как два плоских валика, между которыми расположено широкое углубление. В зависимости от размещения подушки на ней удобно спать и на спине, и на боку.
Размер подушки
Основной параметр при выборе ортопедической подушки – высота валика, которая составляет от 8 до 14 см. Чтобы рассчитать нужную высоту, следует измерить расстояние от шеи до края плеча и прибавить пару сантиметров. Если матрас не очень жесткий, то нецелесообразно приобретать слишком высокую подушку. Ширина и длина модели должна соответствовать телосложению человека. Для полных высоких людей необходима большая подушка, миниатюрных — значительно меньших размеров.
Ортопедическая подушка при шейном остеохондрозе
При шейном остеохондрозе одними из его тяжких последствий становятся:
- развитие межпозвоночной грыжи
- образование солевых отложений (остеофитов)
- стеноз спинномозгового канала
- нарушенное кровоснабжение головного мозга
Эти явления происходят, когда шейный остеохондроз зашел уже далеко.
А теперь представим, что будет, если при таких симптомах у шеи во время сна будет неправильное положение. Сон опасен тем, что в это время мы себя не контролируем. На мягкой подушке шея прогибается назад и может произойти пережим позвоночной артерии, чаще всего у основания черепа. Постоянная компрессия этого магистрального кровеносного сосуда приводит:
- В лучшем случае — к ишемии мозга
- В худшем — к инсульту
Нередки случаи смерти во сне при стенозе межпозвоночного канала, вызванного поздним шейным остеохондрозом.
Вот почему важно, чтобы в вашем изголовье было не обычное, а ортопедической средство. Данная фото-схема объясняет, каким образом задается правильное положение головы и шеи:
Данная фото-схема объясняет, каким образом задается правильное положение головы и шеи:
Разумеется, ортопедическую подушку используют не только для предотвращения внезапной смерти, но и для:
- Профилактики шейного остеохондроза
- Нормального здорового, приносящего отдых сна
Ранее считалось, что лучшим выходом при проблемах с шеей является сон без подушки вовсе. Однако попробуйте так поспать хотя бы одну ночь — и вы проснетесь с болью в плечах, шее и затылочных мышцах. Такой сон дискомфортен и приводит к большому мышечному напряжению.
«Подружка» потому и помогает при шейном остеохондрозе, что
- Поддерживает шею, в результате чего ее мышцы разгружаются и отдыхают
- Это положение — анатомически правильно, так как оно сохраняет природный шейный лордозпредотвращает зажим артерии, так как линия головы параллельна кровати
Что отличает ортопедическую подушку от обычной
Стандартная ортопедическая имеет форму прямоугольника обычно размерами 40×60 или 60×80.
По краю подушки имеется один или два валика, которые должны находиться под шеей, обеспечивая ее правильное положение.
Наполнительный материал для нее используется нестандартный. Вместо пуха, перьев или синтепона, она заполнена материалом, запоминающим форму:
- вискоэластиком
- латексной пеной
Фото-иллюстрация запоминающего эффекта:
Материал этот имеет отверстия, благодаря чему осуществляется хорошая вентиляция, и на подушке комфортно спать даже в самую сильную летнюю жару.
Спальное средство имеет в комплекте чехол, который можно заменить на простую наволочку.
Пользуясь подушкой, не забывайте, что плечи не должны на ней находиться: нижний край ее должен прилегать к линии плеча.
Выбор ортопедического спального средства
Как правильно выбрать ортопедическую подушку?
- Так как многие люди предпочитают спать на боку, то высоту подушки в этом случае нужно подбирать, исходя от расстояния от крайней точки плеча до основания шеи. При этом учитывается также прогиб матраца под плечом.
- Для широкоплечих людей могут понадобиться высокие изделия, но если нужный размер найти не получится (стандартная высота лежит в пределах от 8 до 14 см), то можно найти выход, подложив под подушку сложенную в несколько слоев простыню или полотенце и тем покрыть недостающие сантиметры
- Если вы привыкли спать на спине, выбирайте более жесткое спальное средство с высотой валика не более 10 см
Что происходит при неправильном выборе
Эти признаки говорят о слишком низкой подушке:
- Просыпаетесь утром с затекшими плечами и болью в шее
- Подкладываете руку под голову во время сна
Признаки слишком высокой подушки:
- Постоянно ворочаетесь с бока на бок
- По утрам — тяжесть в головее
Если сон беспокойный и человек слишком часто меняет положение — это может говорить и о слишком жестком матрасе.
Хорошо бы поменять и матрас на ортопедический, хотя это и дорогое удовольствие.
Выбор медицинских подушек сегодня просто огромен:
- Они самой разнообразной формы и конструкции валиков
- Есть подушки для сна на животеНа фото новинка — универсальная звездообразная подушка, которую можно использовать для сна на животе:
- С выемкой для плеча — любителям сна на боку
- В виде воротника для путешественников
На фото — подушка воротник:
Детские ортопедические и др.
Покупая эту замечательную «подружку» для вашего сна, знайте о проделках производителей, которые часто имитируют знакомую форму изделия, выдавая его за ортопедическое. Впрочем, разоблачить недобросовестных предпринимателей очень легко.
Чтобы убедиться, что в подушке не обычный поролон или другой синтетический наполнитель, надавите на нее. Вмятина не должна исчезнуть быстро.
Здоровья вам и хорошего сна!
Видео: Ортопедические подушки и Елена Малышева
Правила пользования


Поскольку грудной младенец в первые несколько месяцев после рождения спит более половины суток, подушка надолго станет его верной спутницей. Главное не переусердствовать — несмотря на то, что некоторые модели рекомендуются чуть ли не с самого рождения, педиатры советуют не применять ортопедические приспособления ранее 3-хмесячного возраста.
Дело в том, что подушка может навредить естественному формированию шейного отдела, который как раз и формируется в первые 3 месяца жизни.
Исключение — кривошея, и деформированная черепная коробка. В этом случае подушки показаны уже с 2-х недель.
Чтобы подушка была полезной и удобной, нужно правильно укладывать на неё голову ребёнка и учитывать несколько факторов:
- возраст ребёнка, от этого зависит выбор модели и размеров подушки;
- состояние здоровья малыша — в зависимости от наличия или отсутствия проблем с шеей используется профилактическая подушка или более сложная модель, предназначенная для исправления уже появившегося дефекта.
Казалось бы, пользоваться подушкой очень просто — там, где должна быть голова малыша, находится углубление. Но на деле есть несколько нюансов. Итак, если вы присмотритесь к валику, то обнаружите то, что он сконструирован асимметрично. Одна часть подушки выше, а другая ниже. Здесь нет никакой ошибки, и вот почему — дело в разном положении головы при лежании на спине и на боку.
Меньшая сторона подушки предназначена для того, чтобы класть на неё голову ребёнка, когда он лежит в кровати на спине. Такое положение позволяет держать шею анатомически правильно — ровно, без перегибов. Прямая шея позволяет правильно распределить вес, а мышцам расслабиться. В итоге одна польза: правильное дыхание, хорошее кровоснабжение, активное насыщение головного мозга кислородом, что положительно сказывается на его развитии.
Самая высокая часть подушки подкладывается под голову малыша, когда он спит на боку. Здесь тоже нужно соблюдать правило: валик должен соответствовать ширине плеча малыша, только так шея будет располагаться анатомически правильно. Если валик не подходит по размеру, будет перекос вверх или вниз, а в итоге — искривление позвоночника. Поэтому покупать нужно подушку, точно подходящую по размеру.
Правила хорошего сна
Определившись с материалом и моделью, самое время узнать, как новое приобретение, призванное сохранить здоровье и улучшить качество сна, правильно использовать.
Осознав данный факт, можно начинать учиться пользоваться ортопедической подушкой.
Если сон осуществляется на спине, и подушка имеет единственную плоскость, все просто – на ней лежит голова и шея, а плечи – нет. Если изделие имеет две плоскости (два валика разной высоты), то при положении на спине низкий валик находится под головой, высокий – под шеей.
Та же картина наблюдается, когда человек спит на боку. Одноплоскостная подушка в этом случае должна быть высокой, чтобы плечо, расположилось под ней. При двух валиках под шею помещается больший, а голове достается более низкий.
Спать на животе (и следует повторить это еще раз) вредно во всех отношениях. Но если уж вы никак не можете уснуть, не уткнувшись в подушку лицом, выберите мягкую одноплоскостную, желательно с гелем.
Ортопедическая подушка, даже самая лучшая, не научит вас спать правильно. Пользоваться ею нужно учиться самостоятельно. Достичь анатомически правильного положения головы, шеи и всего позвоночника во время сна – это и значит получить здоровый сон. И никакие притоки свежего воздуха, комфортные температура и влажность и отсутствие раздражителей не помогут вам предотвратить, а тем более вылечить остеохондроз.
Подушка при остеохондрозе
От этого заболевания, в большей или меньшей степени, страдают множество людей. Оно может быть результатом неправильной позы во время сидячей работы, пассивного образа жизни, возрастных мышечных изменений и, в том числе, среди причин возникновения патологии в шейной зоне, называют многолетний сон на неправильно подобранной подушке.
Современная медицина эффективно лечит патологию целым комплексом терапевтических мер, но здоровое состояние шеи нужно поддерживать. Если неправильно выбрать спальные принадлежности, лечение будет прогрессировать медленно, не принесет желаемого эффекта, а после его прекращения недуг вернется снова.
Поэтому ортопедическая подушка (как и матрас) – не рекламный ход для увеличения прибыли ее производителей. Это необходимый аксессуар для здорового сна.
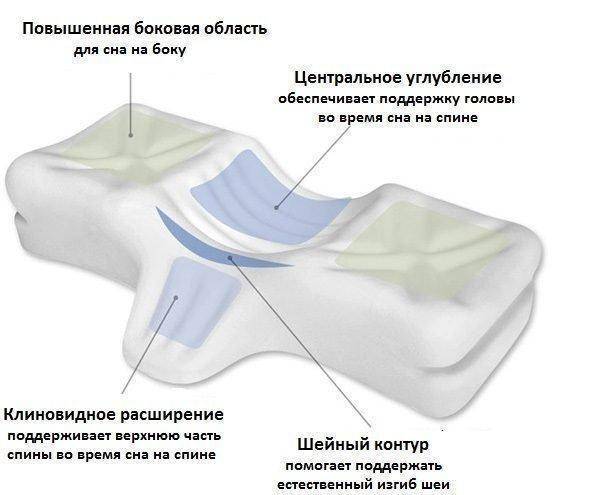
 Подушку следует выбирать небольшую, она должна хорошо поддерживать голову и не позволять ей «проваливаться» или «скатываться»
Подушку следует выбирать небольшую, она должна хорошо поддерживать голову и не позволять ей «проваливаться» или «скатываться»Если при остеохондрозе, даже на его начальной стадии, вы будете спать на обычной подушке, когда шея находится на одном уровне с головой, будут боли. Если, не имея проблем с шеей, вы будете спать на обычной подушке, рано или поздно начнется остеохондроз.
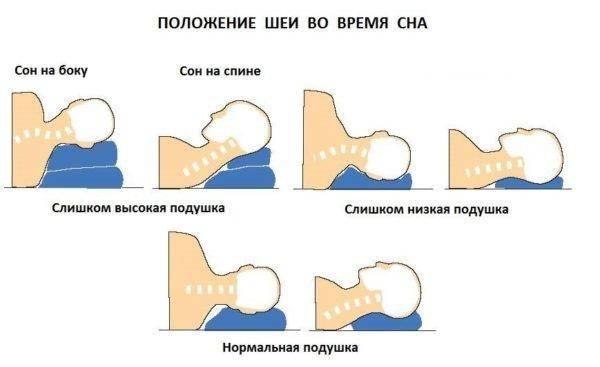
 Положение шеи во время сна
Положение шеи во время снаА вот во время сна на правильной подушке шея будет находиться в анатомическом положении, разгрузив и расслабив позвоночные мышцы, не сдавливая кровеносные сосуды, не заставляя позвонки смещаться.
Ортопедические подушки гарантируют естественный и полноценный отдых не только шеи, но и всех позвоночных зон. Ведь позвоночник – единая система. А при нормализации положения шейного отдела сон станет крепким, спокойным и качественным.
Видео – Как выбрать ортопедическую подушку при шейном остеохондрозе
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Показать все клиники Москвы
Показать всех специалистов Москвы
с какого возраста нужна и для чего, виды подушек, советы по выбору и использованию

Детям требуется много отдыха, чтобы набираться сил. В процессе их взросления, родителям необходимо тщательно следить за развитием их опорно-двигательного аппарата. Даже небольшое искривление позвоночника во время сна может привести к неправильному формированию скелета, что в дальнейшем способствует образованию болезней, как сколиоз, кифоз.

Для лечения и коррекции заболевания была разработана ортопедическая подушка для новорожденных. Детям рекомендовано сразу иметь подшейные валики, чтобы у них формировалась правильная осанка и не было проблем со здоровьем, так как болезни спины есть у 86% процентов взрослого населения из-за неправильного положения во время сна.

Для чего нужна ортопедическая подушка для новорожденных
Правильная подушка позволит нормализовать:
- Рост и набор веса;
- Формирование костей из хрящевой ткани;
- Упрочнение позвоночника;
- Совершенствование осанки;
- Поддержка и развитие шеи;
- Помощи при первых движениях.

В первую очередь, для чего требуется ортопедическая подушка – развитие и формирование позвоночника. Известно, что при ровном расположении на спине, позвоночник получает постоянную нагрузку, от чего возле него могут образовываться спазмы и даже судороги.

Удобная подушка научит ребенка выбирать правильную позу для сна, что в дальнейшем поможет быстрее сесть и начать ходить, благодаря увеличенной активности с самого рождения.

Ортопедическая подушка может потребоваться, в том числе, новорожденным сразу после приезда из родильного дома. Причиной тому могут служить сложные роды или ситуации, при которых могли появиться травмы шеи, что может привести к искривлению позвоночника. Кроме этого, они могут применяться, если были замечены аномалии в развитии скелета.

Кроме этого, подушка для новорожденного может потребоваться при опасности неправильного развития осанки и аномалиях мышечной системы. Часто эти проблемы замечаются на первых месяцах жизни.

В таких случаях подушка ортопедическая для детей поможет скорректировать дефекты. Это — отличный способ для подготовки ребенка к лечебной физкультуре.

Даже в сложных случаях, когда необходима интенсивная лечебная физкультура, ортопед все равно, для корректировки заболевания, пропишет подушку.

Основная особенность подушки бабочка для новорожденных в ее высоте и составе. Она поддерживает голову на комфортном уровне, не приводит к затеканию и повреждениям шейных позвонков. В отличие от обычных подшейных валиков, ортопедический в любом положении правильно держит голову.

С какого возраста можно использовать
Как правило, в первый месяц после рождения, ребенок не нуждается в дополнительном постельном белье, если отсутствуют послеродовые проблемы. Его лучше держать на руках или класть на ровную поверхность, чтобы не допустить перекосов шеи.

Обычные подушки использовать не рекомендуется. Ортопеды говорят, что ранее чем через месяц, подушка может потребоваться только в редких случаях запущенной патологии. В большинстве случаев, они необходимы в период с 1 месяца до 2 лет.

С 1 года жизни, подушку можно стелить детям и без повреждений позвоночника. Это поможет ему быстрее привыкнуть к самостоятельному сну.
Перед покупкой ребенку подушку для новорожденного, важно посоветоваться с лечащим врачом. Он должен сказать модель, производителя, конкретные размеры и прочие параметры, чтобы можно было найти их через сеть.

Виды подушек
Для каждого отдельного случая (коррекция паталогического искривления позвоночника, восстановление после родовой ошибки, простая поддержка шеи ребенка), применяются разные типы подушек. Также имеет значение, с какого возраста предполагается коррекция , так как этот показатель может влиять на эффективность коррекции.

Всего существует 4 основных видов подушек:
Бабочка. Свое название подушка получила из-за формы. Это фигурный валик, абсолютно симметричный. Посередине расположено углубление для фиксации головы. Основная задача бабочки состоит в формировании шейно-затылочного участка, так как полностью повторяет ее форму. Как известно, кости детей не сформированы окончательно. Большая часть костной ткани – коллаген. При постоянном лежании на ровной поверхности есть вероятность образования плоскости. Чтобы избавиться от этого дефекта, используется бабочка, которая не дает костям применяться и деформироваться под давлением. Дополнительно такая форма обеспечит формирование нормальной осанки, без искривления в шейном отделе.

Позиционная. Предназначена для коррекции дефекта аномального развития опорно-двигательного аппарата. Этот недостаток может быть генетическим или приобретенным. Это приводит к образованию кривошеи, сколиозу и кифозу. Позиционер – это подушка, состоящая из ровной плоской поверхности и двух валиков, которые расположены по бокам. Она позволяет зафиксировать ребенка в одном положении, не давая ему двигаться. Благодаря высокой эффективности на первых сроках, ее можно покупать детям, не имеющим патологий, так как позволит избавиться от проблем со срыгиванием и внезапной асфиксией.

Прогулочная. Прогулочные модели удобны тем, что они позволяют комфортно перевозить ребенка в коляске. Основное отличие в том, что способ установки может выставляться своими руками. Подушка компактная, ее можно хранить в сумке или рюкзаке. Для крепления, нужно просто завязать боковые веревочки и получить нужную степень фиксации. Подушки для детей типа можно выбрать под тон коляски и получить единую конструкцию.

С наклоном. Отличие этого типа состоит в форме. Она имеет стандартную квадратную форму, как и у других подушек, но посередине присутствует углубление для головы. Одновременно оно выполняет несколько функций. Впадина позволяет нормально сформировать форму головы, не нарушая изгиб позвоночника.

Многие виды подушек изготавливаются своими руками с помощи тканей и ортопедического эластина. В качестве наполнителя может использоваться высокоэластичная пена или лузга гречихи. Выкройка представлена ниже.

Правила выбора
Подушка ортопедического типа продается без рецепта. Ее можно купить в магазине лечебного постельного белья или через сеть. Но покупать ее стоит после консультации и врачом.

Педиатр должен выписать нужные направления на анализы и тесты. Только он может точно сказать, требуется подушка ребенку или нет. Кроме этого, он может порекомендовать конкретную модель, необходимую в единичном случае.

Кроме этого, найти нужную подушку можно по следующим рекомендациям:
- Производитель. Не нужно опираться на цену, когда речи идет о здоровье. Поэтому лучше не покупать самые дешевые и низкокачественные подушки. Вероятно, там используется наполнитель со слабыми ортопедическими качествами, который не сможет принять форму тела или наоборот, имеет малую жесткость и не сможет комфортно поддерживать головку. В продаже есть много зарубежных (Klin, Ferreti) и отечественных производителей (Trelax, F505), зарекомендовавших себя. Они тестировались в клинических испытаниях и получили одобрение врачей. Кроме этого, в производство не допускались материалы, вызывающие раздражение, аллергии.

- Сертификация. Каждое изделие, относящееся к медицинскому товару, должно иметь сертификацию. В детских магазинах часто предлагают ортопедические подушки, не имеющие лицензии об их качестве – не стоит покупать подобное. Скорее всего, они не будут соответствовать санитарным и медицинским требованиям, которые выставляются для такого типа товаров. Сертификат прикладывается к товару и должен иметь информацию о тестировании и одобрении.
- Нельзя покупать до рождения ребенка. Часто родители стремятся продумать все наперед и поэтому покупают подушку еще до рождения малыша. В этом случае высока вероятность неправильно подобранного постельного белья, так как у ребенка может и не быть проблем с формированием костей или ему потребуется другая модель.

- Покупка только в медицинских магазинах. Лучше покупать подушки в магазинах медицинских товаров или специального постельного белья. Товары в детских магазинах часто бывают фальсификатом или подделками, которые не имеют нужных качеств. Часто там есть сортировка по брендам, описаны характеристики подушек.

При покупке, лучше обратиться к медицинскому консультанту.
Малейшее несоответствие размера, типа, формы подушки — и проблема ребенка может быть усугублена.
Как пользоваться ортопедической подушкой для новорожденных
Кроме выбора подушки, нужно уметь ей правильно пользоваться. Не соответствие инструкции может привести к дополнительным вторичным заболеваниям с позвоночником, как смещение шейных дисков.

Для правильного действия подушки нужно следовать инструкции:
На боку. Для детей до полугода именно эта позиция является оптимальной. Она позволяет нормально функционировать пищеварительной системе, так как у всех детей наблюдается повышенный рефлюкс. При срыгивании, рвотные массы смогут выходить, не приводя к асфиксии. Кроме этого, такое положение позволит в значительной мере ликвидировать вероятное поперечное смещение позвоночника, относительно оси тела.

На животе. Такое положение позволит снизить давление на кишечник, что снизит спазмы и колики. Кроме этого, важно обратить внимание на положение головы. Она должна быть направлена вбок, чтобы не препятствовать срыгиванию. Позиция допускается для детей старше 3 месяцев.

На спине. Детям до полугода не рекомендуется принимать это положение, так как оно может помешать нормальной работе кишечника и желудочных сфинктеров. Если ребенок лег на подушку так, лучше его перевернуть.

Полубок. Удобное положение для малышей, которое фиксирует шею и позволяет нормально работать желудочно-кишечному тракту. Для того чтобы малыш оставался в этом положении, лучше всего подпереть его спину валиком.

Эмбриональное положение. После рождения, дети часто принимают это положение, так как оно для них нормально. Не следует пугаться, если ребенок постоянно ложится в эту позу. На подушке бабочки для сна поза допустима.

Ортопедическая подушка для новорожденных: для чего нужна и как пользоваться
Во время обустройства кроватки для новорожденного мамы часто задают вопрос: «Нужна ли малышу подушка?». Педиатры в один голос говорят о том, что до 3-х лет ребёнок не нуждается в этом. Совсем иное дело, если это ортопедическая подушка, которая используется в определённых случаях, и разрешена для самых маленьких крох по назначению врача.
Что такое ортопедическая подушка
Итак это изделие с выемкой в центре под голову малыша, которое анатомически повторяет форму шеи и головы ребёнка, и таким образом формирует правильное положение шейных позвонков. Таким образом, такая подушка сразу выполняет две функции:
- Профилактическую.
- И обеспечивает комфорт во время сна.
В качестве наполнителя в таком изделии применяется гречиха, бамбук, или другие гипоаллергенные материалы.

Разновидность ортопедической подушки
Поговорим о разновидностях:
- Позиционная подушка. Данная модель показана при мышечной дистонии у ребёнка, и специально разработана для недоношенных и ослабленных деток, в которых наблюдается высокий риск развития отклонений опорно-двигательного аппарата. Её главная функция – это поддержка правильного положения тела, снятие нагрузки с позвоночника, и предупреждение его деформации.
- Подушка – бабочка: полностью повторяет анатомо-физиологические особенности шейно-затылочной области, и таким образом, способствует правильному формированию шейного отдела и костей черепа: используется на первом месяце рождения.

Когда необходима ортопедическая подушка
Учитывая тот факт, что такая подушка имеет особую структуру и форму, она не используется просто так, а только по назначению врача. Поэтому её рекомендуется применять для новорожденного в таких случаях, как:
- Кривошея.
- Рахит.
- Травмы шейного отдела.
- Деформация костей черепа.
- Повышенный или сниженный тонус мышц шеи и плечевого пояса.
- Неровная голова.
Противопоказания к применению
В 60% случаев данный аксессуар для сна имеет противопоказанная для младенца, так как может принести крохе вреда. Всё дело в том, что он сковывает движения, ограничивает подвижность детской головы во время сна, что в свою очередь грозит негативными последствиями. Не стоит игнорировать и такой важный фактор, как синдром внезапной смерти малыша. До 6-7 месяцев ребёнок должен спать исключительно на твёрдой поверхности, а вот подушка может способствовать удушью.
Поэтому самые главные противопоказания к применению:
- Малыш склонен к частым срыгиваниям.
- Грудничок имеет проблемы с дыхательной системой.
Таким образом, прежде чем покупать, важно проконсультироваться с врачом. Ведь, если ребёнок болен или имеет какие-то отклонения, то решением этого вопроса должен заниматься врач, который и определяет методику лечения, а не продавец с магазина.
Как выбрать хорошую ортопедическую подушку
Пришёл момент рассказать о том, как выбрать хороший товар. Отметим, что это один из не многих детских товаров, где в первую очередь стоит обращать внимание не на цвет и форму, а правильный размер. Ведь именно последний критерий имеет огромное значение.
Существуют определённые правила выбора:
- Высота изделия: допустимый подъём, который не причиняет вреда позвоночнику, 30 градусов (это не более 4 см).
- Тип набивки: от качества материала зависит комфорт и здоровье малыша. Если кроха не склонна к аллергическим реакциям, то можно смело выбирать природный наполнитель. В ином случае стоит приобретать подушку с наполнителем из синтетических гипоаллергенных материалов.
- Наличие сертификат качества.
Категорически откажитесь от мягкой, толстой подстилки под голову малышу: она может легко спровоцировать неправильное развитие позвоночника, который и так ещё не сформировался. А вот на твердой поверхности ребёночку будет неудобно спать. Самый подходящий вариант – это подушка средней жёсткости.
Важно также обратить внимание и на реакцию малыша. Если ребёнку не по нраву новый предмет в его кроватке: он сильно крутиться во сне, плачет, часто просыпается, то о сладком сне можно забыть. Конечно же, можно 2-3 ночи понаблюдать за крохой, но если за это время ребёнок не привык к подушке, то следует искать новую ей замену.
Как пользоваться ортопедической подушкой
Представим, что вы уже определились с выбором, теперь нужно понять азы использования, чтобы не навредить своему младенцу. Давайте внимательно посмотрим на дизайн ортопедической подушки. С одной стороны мы видим маленький валик, а с другой – большой.

Маленький валик подкладывается под голову малыша, когда он спит на спинке, а вот большой – когда на бочку. Не последнюю роль играет и форма. Например, если это подушка-бабочка, то головка малыша должна лежать в выемке, а под шеей должен находится самый низкий валик. А вот на наклонную малыш ложится весь: всей головкой, плечиками.
Стоит правильно понимать, что вышеуказанные болезни, синдромы не лечатся просто так: здесь важна всесторонняя врачебная консультация и правильное лечение. Ортопедическая подушка только лишь дополняет его, служит в качестве профилактики. Если ваш малыш здоров, то данное изделие не стоит приобретать.
Похожие материалы:
Как пользоваться ортопедической подушкой
 Чтобы ортопедическая подушка не теряла полезные свойства, необходимо не только знать, как пользоваться ортопедической подушкой, но и помнить о своевременном уходе за ней. Как правило, современные подушки могут эксплуатироваться на протяжении 10 лет, но специалисты рекомендуют менять ее каждые 3-4 года. Важно, чтобы при покупке новой подушки Вы ориентировались не на предыдущую модель подушки, а учли новые свои параметры: любимую позу во время сна и состояние позвоночника, которые могут измениться.
Чтобы ортопедическая подушка не теряла полезные свойства, необходимо не только знать, как пользоваться ортопедической подушкой, но и помнить о своевременном уходе за ней. Как правило, современные подушки могут эксплуатироваться на протяжении 10 лет, но специалисты рекомендуют менять ее каждые 3-4 года. Важно, чтобы при покупке новой подушки Вы ориентировались не на предыдущую модель подушки, а учли новые свои параметры: любимую позу во время сна и состояние позвоночника, которые могут измениться.
Итак, в чем же заключается правильный уход за подушками? Как правильно пользоваться ортопедической подушкой? Давайте разбираться вместе!
Правила использования и ухода за подушкой
- ежедневно встряхивать и переворачивать,
- не накрывать одеялом или покрывалом после сна (может нарушиться вентиляция подушки),
- обращаться бережно – не прыгать, не падать и не бегать,
- читать в инструкции: как чистить подушку,
- уход за подушкой из латекса и полиуретановой пены необходимо выполнять согласно правилу: не стирать и не выжимать (чистка подушек проста: протирать мокрой губкой с мягким моющим средством, ополаскивать холодной водой, выжимать легким сдавливанием и сушить 12 часов вдали от обогревателей и солнечных лучей),
- для подушек из синтетического латекса используют машинную стирку, после чего они не теряют свою форму и не вызывают аллергических реакций,
- использовать для хранения чехлы на подушки из неплотных тканей (чтобы обеспечить вентиляцию воздуха), полиэтиленовые пакеты не использовать!
- влажность в комнате не должна превышать 65%.
Соблюдая правильное использование и уход за подушками, Вы продлите срок службы своей ортопедической подушки, сохраните ее качества и обеспечите себе здоровое будущее!
Сладких Вам снов!
с какого возраста можно использовать, виды и особенности
Новорожденный ребенок много спит, до двадцати часов в сутки. Очень важно правильно обустроить его кроватку и место для сна. Отличным приобретением будет анатомическая подушка, которая полезна как для здорового ребенка, так и для малыша, у которого есть проблемы со здоровьем. Правильно подобранный аксессуар даст максимальную пользу от его применения.
Анатомическая подушка для новорожденных это специальное изделие, для изготовления которого применяются только экологически чистые материалы. Оно учитывает все анатомические особенности ребенка и помогает поддерживать шею в правильном положении. Благодаря этому у малыша понижается мышечный тонус и нормализуется шейное кровообращение.
Существуют разные виды детских анатомических подушек, рассмотрим некоторые из них поподробнее:
- Бабочка — еще она называется подголовником. Представляет из себя подушку в форме бабочки и прочие вариации (круг, сердечко, похожие на зверят), в середине которой сделана выемка, предназначенная для фиксации головы. С ее помощью у младенца формируется физиологически правильный шейный отдел позвоночника. Она предотвращает деформацию костей черепа, при этом учитываются физиологические и анатомические особенности ребенка. Подходит детям возрастом от 3-х недель до 2-х лет.
- Наклонная — с плоской наклонной формой. Ширина подушки соответствует ширине кроватки. Используется с рождения малыша и до 3-х лет. Её желательно подкладывать под матрас или же простынь, таким образом она приподнимает изголовье младенца. Поверхность изделия выполняется под наклоном, создавая угол от 15 до 30 градусов. Такой наклон считается самым оптимальным для правильного положения тела. В некоторых случаях к аксессуару полагается пояс, который не дает ребенку сползти с подушки.
- Ограничитель (позиционер) — его главной целью является фиксирование спящего ребенка в определенном положении на боку или же на спине. В состав входит подушка и валики, которые располагаются по бокам. Благодаря ограничителю младенец мягко удерживается в нужном положении. Рекомендуется использовать позиционер от 2-х недель до 6-ти месяцев.
- Трансформер. Разновидность позиционеров, с возможностью самостоятельной установки валиков-ограничителей в нужном положении и на нужном вам расстоянии. В комплекте, как правило, идет простынка и 4 съемных валика.



 Фото: Виды детских анатомических подушек
Фото: Виды детских анатомических подушекТакже существуют различные комбинации данных видов. Так, например, наклонная подушка может использоваться совместно с позиционером, а позиционер вместе с подушкой-бабочкой.
Использовать подушку следует с определенного возраста ребенка. Обычно это от 2-х недель. Бывают случаи, когда возраст малыша должен быть от 4-х недель. У каждого вида подушки свои ограничения по возрасту, поэтому необходимо проконсультироваться с педиатром, который определить нужно ли использовать ту или иную модель для вашего ребенка, и внимательно читать инструкцию, которая полагается к каждому изделию.
Важно знать, что новорожденному ребенку категорически нельзя спать на обычной прямоугольной подушке. Ее можно использовать только тогда, когда малышу исполнится 2 года. И только в том случае, если ему удобно на ней лежать.
Использование специальной анатомической подушки необходимо в том случае, если у ребенка:
- Есть родовые травмы, которые связаны с повреждением шейных позвонков.
- Поставлен диагноз кривошеи. Этот аксессуар будет эффективен при комплексном лечении заболевания.
- Наблюдаются неровности головы. Довольно часто новорожденный поворачивает голову в различные стороны, из-за чего у него формируется неправильная форма головы. Например, она может быть сплюснутой в затылочной части или же с одной стороны. Анатомическая подушка не даст ребенку поворачивать голову в ненужную сторону, благодаря чему у него будет формироваться красивая овальная форма головы.
- Пониженный или повышенный тонус шейных мышц. Аксессуар выступает в роли дополнительного средства для лечения.
Традиционная подушка младенцу не подходит, но и анатомическая не всем нужна. Чаще всего ее приобретают тем детям, у которых есть проблемы со здоровьем. Но если с малышом все хорошо, то эта современная подушка подойдет и для него. Так как она учитывает строение тела и головы ребенка, то с ее помощью можно обезопасить его от появления различных заболеваний. Она не принесет ему никакого вреда, наоборот, создаст приподнятое положение, в котором ребенку будет проще дышать и срыгивать.


К каждому изделию полагается инструкция, в которой детально описаны правила ее использования. В любом случае подушка кладется под шею ребенка.
Чтобы аксессуар прослужил долго и был безопасным, необходимо за ним бережно ухаживать. Стирать его можно как самостоятельно, так и отдавать в химчистку.
При самостоятельной стирке необходимо, чтобы температура воды не превышала 40 градусов по Цельсию. При стирке нужно отдать предпочтение деликатным режимам, а полоскание должно быть максимально быстрым. Соблюдение этих правил предотвратит порчу наполнителя подушки. Запрещается отжимать ее или же сушить в стиральной машинке. Еще изделие нельзя гладить.
Существуют и другие рекомендации, которые касаются эксплуатации и хранения анатомической подушки для новорожденного:
- Каждую неделю изделие необходимо проветривать на свежем воздухе.
- Чтобы от аксессуара не исходил неприятный запах, его не следует накрывать одеялом сразу же после пробуждения ребенка.
- Обращаться с ней нужно аккуратно, оберегать вещь от сильных механических ударов.
- Если в комнате повышенная влажность, то анатомическую подушку использовать нельзя, так как из-за этого у нее может заплесневеть наполнитель.
Но это только общие советы. Каждый производитель в инструкции указывает свою информацию по уходу и хранению, так как наполнитель у подушки бывает разным, поэтому и правила могут отличаться.
Как сшить подушку-бабочку своими руками вы узнаете из данного видео:
Анатомическая подушка отлично подойдет детям, у которых есть проблемы со здоровьем. С ее помощью можно обезопасить малыша и сформировать правильную форму головы. В случае если ребенок здоров, то она будет полезной для предотвращения развития различных заболеваний, а также способствовать правильному дыханию. Это отличный полностью экологический аксессуар, который стоит приобрести своему малышу для комфортного и спокойного сна.
Ортопедическая подушка бабочка для новорожденных
Заботясь о здоровье своего малыша, молодые родители нередко стараются купить ребенку все самое лучшее. Если нужен матрас для новорожденного в кроватку, то только из кокосового волокна, а если нужна подушка, то в последнее время лидером продаж стала ортопедическая подушка для грудничков «бабочка». Что представляет собой эта подушка и для чего она нужна?
Что такое подушка «бабочка»

Ортопедические подушки для детей пользуются большим спросом. Они обеспечивают удобство во время ночного сна и способствуют избавлению от болей в шее и головных болей, обеспечивая поддержку позвоночника. Что касается детской ортопедической подушки «бабочка», то она выполняет примерно те же самые функции. Свое необычное название она получила за счет своей формы, похожей на самую настоящую бабочку с крыльями.
Ортопедическая подушка «бабочка» обеспечивает:
- Правильное положение головы младенца;
- Надлежащую поддержку шейного отдела;
- Снятие точечной нагрузки с костей головы.
Подушка «бабочка» построена по принципу обыкновенной ортопедической подушки и оснащена небольшим углублением в центре. За счет этого углубления, в которое укладывается голова, под шеей образуется небольшой валик, который и поддерживает шейный отдел позвоночника.
Что касается затылка, то он упирается в верхний валик. Боковые стороны головы уютно лежат на объемных боковых валиках. Получается, что вся нагрузка от головы концентрируется не в одной точке, а равномерно распределяется по элементам детской подушки «бабочки». За счет этого подушка способствует предотвращению появления кривошеи – довольно серьезного заболевания, когда наблюдается неправильный наклон головы в одну из сторон.
Еще одна опасность, которая угрожает ребенку от обычной подушки, это деформация костей черепа. Такое нередко бывает при недостатке кальция, когда кости склонны к искривлению. Детская подушка «бабочка», за счет своей формы и вышеописанных свойств, поддерживает голову ребенка сразу под несколькими точками. В результате тяжесть распределяется более равномерно, способствуя уменьшению давления на кости черепа.
Когда стоит применять подушку «бабочку» для грудничков

Детская ортопедическая подушка «бабочка» рекомендована к использованию детям от нуля лет до года (иногда до полутора лет). Но некоторые специалисты настоятельно не рекомендуют использовать такие подушки до тех пор, пока ребенок не научится самостоятельно держать голову. Тем не менее, многие родители стараются укладывать своих детей исключительно на «бабочки».
Используя детскую подушку «бабочку» с самого раннего возраста, родители обеспечивают своему ребенку здоровый сон и правильное расположение головы в лежачем положении. Здесь мы можем наблюдать эффект, возникающий при использовании самых обыкновенных ортопедических подушек. Также, бабочка будет препятствовать асимметрии головы, равномерно распределяя нагрузку.
Лежа на детской подушке «бабочке» для новорожденных, малыш ведет себя более спокойно. Подушка не мешает движениям головы и надежно удерживает ее в своих объятиях. Ребенок чувствует всестороннюю поддержку головы и не нервничает, что способствует более спокойному сну.
Нужно помнить, что использование детской подушки «бабочки» при наличии каких-либо врожденных или приобретенных заболеваний требует предварительной консультации специалиста. Не допускайте попыток самолечения и не используйте «бабочку» при наличии хоть малейших сомнений.
Как пользоваться подушкой «бабочкой» для новорожденных

Пользоваться подушкой «бабочкой» очень легко. Она подкладывается под голову ребенка, при этом родителям нужно проследить, чтобы голова лежала в ямке, образованной контурами валиков подушки. Нижний шейный валик должен находиться под шеей, а не где-то в другом месте. При необходимости, ребенок сможет сам или с посторонней помощью переворачиваться на бок – универсальная форма подушки «бабочки» сможет оказать поддержку шеи, головы и позвоночника даже в этом положении.
Миозит какой врач лечит: Какой врач лечит миозит: терапевт, хирург, невролог
Миозит – это заболевание, приносящие болезненные ощущения, нарушающие привычный ритм жизни человека. Воспаление развивается у людей в независимости от возраста и рода деятельности. Врач лечащий миозит, должен быть специалистом широкого профиля, способным определить диагноз исходя из симптоматики. Заболевание в компетенции терапевтов или невропатологов.

Клиническая картина миозита
Врач будет лечить миозит только после точного определения клинической картины заболевания. Основываясь на жалобах пациента, делаются предварительные заключения. Симптомы воспаления мышц:
- Ярко выраженный болевой синдром, локализованный очагом поражения.
- Боль отдает на близлежащие органы.
- Пораженная мышца уплотняется, становится более упругой.
- Покраснение и отек кожных покровов в области воспаления.
- Нарушение подвижности пораженного участка.
- Появление гематом.
- Кровоизлияния в подкожном слое.
При обнаружении симптоматики, больной должен обратиться к терапевту. Доктор направит на обследование или на прием к узкопрофильному специалисту.
- Первые признаки миозита грудной клетки и методы лечения
- Прогноз лечения фибромиозита
Этиология заболевания бывает экзогенной – внешней или эндогенной – внутренней. Зачастую внешние факторы являются причиной возникновения миозита. К ним относятся:
- перенапряжение мышц,
- травмы мускулатуры,
- переохлаждение мышц под прямым воздействием холодного потока воздуха.
Заболевание, возникшее на фоне экзогенных причин, поддается лечению легче, нежели миозит, вызванный эндогенными причинами. Воспаление стимулируется следующими внутренними причинами:
- Аутоиммунные заболевания, связанные с иммунной системой организма.
- Острые инфекционные заболевания и процессы, происходящие на их фоне.
- Интоксикация организма.
- Активная деятельность паразитов.
Причина болезни устанавливается путем диагностических мероприятий, клинического осмотра больного.
В каких случаях необходимо обратится к врачу
 Миозит не является первопричиной, это скорее следствие нарушенного обмена веществ в организме. Воспаление мышечного каркаса развивается при малейшем дуновении ветра или сквозняке. При нормальном функционировании системы кровообращения, подобных раздражений не происходит.
Миозит не является первопричиной, это скорее следствие нарушенного обмена веществ в организме. Воспаление мышечного каркаса развивается при малейшем дуновении ветра или сквозняке. При нормальном функционировании системы кровообращения, подобных раздражений не происходит.
При нарушении обмена веществ развивается дефицит кислорода, глюкозы в клетках и тканях. Выраженные симптомы и непрекращающиеся боли становятся основополагающим фактом для обращения в медицинское учреждение. Необходимо отметить, что своевременно начатое лечение сокращает риск осложнений и повышает шансы на скорейшее восстановление мышечной системы.
Запоздалый поход к врачу чреват последствиями в виде развития остеохондроза.
Застой крови и лимфы создают среду для размножения условно-патогенной микрофлоры, повышение количества которой, при малейшем воздействии – переохлаждении или получении травмы, провоцирует воспалительный процесс. На этом фоне развивается болевой синдром, опухоль мышцы или всей конечности.
Болезнь носит аутоиммунный характер, организм включает режим самопоражения. Этому может предшествовать огромное количество факторов, среди которых генетическая предрасположенность. Иммунитет способен вырабатывать антитела против собственных тканей, связанных с болезнетворными микроорганизмами. Они считаются условными, при отсутствии запускающего механизма, способны просуществовать в теле человека довольно долго, ничем не проявляя себя.
Следующие симптомы говорят о необходимости обращения к квалифицированному специалисту:
- сложности координации движений,
- невозможность поднятия рук или поворота головы,
- прогрессирующий болевой синдром,
- повышение температуры тела,
- увеличение локализации воспалительного процесса,
- опухоль и отек мускулатуры.
Когда все вышеперечисленные признаки проявляют себя в течение длительного времени с высокой активностью, это становится причиной для похода в больницу. Для установки диагноза и лечения следует точно знать, к какому врачу обратиться при миозите.
- Обзор народных рецептов при лечении миозита
- Формы и признаки полимиозита
- Провокаторы миозита: как уберечь себя от болезни
Какой врач лечит
Чаще всего миозит повреждает мышцы грудной клетки, шеи, спины и плеч. Заболевание может иметь локализованный характер, при котором четко определяется очаг воспаления, и разлитую форму, распространяющуюся на соседние ткани. Форма и степень течения болезни имеют индивидуальную клиническую картину. Чтобы дать ответ на вопрос о том, какой врач лечит миозит мышц, необходимо точно определить характер заболевания.

Больному следует обратиться в поликлинику по месту регистрации. Первичный осмотр проводит врач терапевт, который дает заключение и отправляет человека на ряд обследований либо к профильному специалисту.
Миозит имеет несколько видов и проявлений, исходя из этой информации, можно точно определить степень, врача, лечащего именно данное проявление. Различают по локализации:
- Шейный. Ему подвержены люди, работающие в определенной позе. К ним относятся: программисты, водители. Зачастую, мануальный терапевт – врач, лечащий миозит шеи. После прохождения курса терапии, человек избавляется от проявления болезни.
- Поражающий мышцы ног. Лечить подобный недуг лучше у ортопеда-травматолога. Воспаление происходит в икроножных мышцах, а болевой синдром локализуется в голени. В редких случаях, воспалительный процесс переходит на ступню.
- Оссифицирующий миозит. Поражение происходит в плечевой области, распространяется на всю руку.
Острая и хроническая форма миозита в компетенции невролога, реже направляют к хирургу. Ревматолог является более узким специалистом, и занимается полимиозитом и дерматомиозитом. К выбору лечащего врача стоит отнестись со всей серьезностью, это должен быть медик, которому вы сможете доверить здоровье. Прежде чем начать лечиться, почитайте отзывы реальных людей о конкретном специалисте.
Диагностика и виды обследований
Диагностировать миозит помогут следующие обследования:
- Первичный осмотр, при котором наблюдаются явные поражения мышц. Жалобы больного на тупую, ноющую боль, раздражение при пальпации, уплотнение мускулатуры.
- Общий анализ крови показывает характерные изменения, свидетельствующие о патологических процессах в организме. Большое количество лейкоцитов – явный признак начала воспалительного процесса. При обнаружении превышения нормы эозинофилов, речь уже идет об аллергической реакции, анализ крови выявляет анемию и указывает на изменения СОЭ, которые являются признаками миозита.
- Электромиография, позволяющая определить процесс разрушения мышечных волокон.
- Рентгенография особенно важна при оссифицирующем миозите.
- Биопсия. К методу морфологического обследования единицы мышечной ткани прибегают лишь в случае, когда вышеперечисленных исследований недостаточно для точного определения диагноза. Гистолог изучает биоматериал, обнаруживает утолщение волокон мышц, а в некоторых случаях выявляет развитие некроза.
Диагностика начинается с обращения к специалисту, в зависимости от локализации болевого синдрома, и только потом, при необходимости, пациент переходит к специалисту другого профиля. Если боли находятся в области грудины, то первичный осмотр проводит терапевт. При дерматомиозите не обойтись без дерматолога, присутствует поражение кожных покровов.
Диагностические исследования позволяют окончательно определить направление болезни и специалиста, который направляет пациента на стационар и назначает лечебные мероприятия.
Терапия носит комплексный характер и включает использование противовоспалительных препаратов широкого спектра действия и обезболивающих лекарств.
Состояние покоя, витаминотерапия и отказ от алкоголя считаются необходимыми мерами при лечении болезни.
Прогноз лечения и возможные осложнения
Игнорирование болезни приводит к нарушению привычного образа жизни. Стандартные движения, необходимые ежедневно, становятся для больного тяжким трудом, сопровождаются сильной болью и слабостью мышц. Человеку трудно встать с постели, одеться или умыться, при шейном миозите мышцы ослаблены и не выдерживают вес головы, больной опускает голову на грудь. В качестве осложнения болезни происходит переход воспалительного процесса на мышцы гортани, глотки и пищевода. Дыхание затрудняется, появляется кашель. При запоздалом лечении или отсутствии адекватной терапии мышечная слабость становится хронической, в крайних случаях происходит атрофия суставов.
Лечение воспалительного процесса в мышцах проводят гормональными препаратами. Они дают положительную динамику и более эффективны в сочетании с физиотерапевтическими процедурами. Глюкокортикостероиды сопровождают лечение возможным проявлением побочных эффектов, которые выражаются в следующих признаках:
- провоцирование язвенной болезни,
- предрасположенность к инфекционным заболеваниям,
- развитие сахарного диабета,
- повышение артериального давления,
- психические состояния.
Последний клинический признак зачастую встречается у женщин, переживающих климакс. Перестройка организма в это время может негативно отразится на приеме гормональных средств. Предотвратить психозы могут иммунодепрессанты, назначить которые может только невролог или психиатр.
Миозит не представляет прямой угрозы жизни человека, однако способен вызвать страшные последствия, при которых движения становятся невозможными по причине болевого синдрома. Чтобы избежать заболевания, следует придерживаться простой профилактики:
- Вести активный образ жизни.
- Заниматься не профессиональным спортом.
- Избегать переохлаждения.
- Чередовать нагрузки на мышцы.
- Питаться сбалансировано.
Игнорируя проявление симптомов, больной рискует всю жизнь страдать от болезни, которую можно вылечить, грамотно подойдя к выбору специалиста.
Статья проверена редакцией
симптомы и лечение. Миозит – какой врач лечит
Миозит – это различные этиологические процессы патологических изменений в скелетной мускулатуре. Иными словами, воспаляется мышечная ткань, обеспечивающая подвижность опорно-двигательного аппарата. Но возникновение миозита связано не только с воспалением, он может быть токсическим или образуется вследствие полученных травм.
Что такое миозит? Общая классификация
Воспалительный процесс может сопровождаться болями различного характера: слабыми, ноющими, нетерпимыми. Иногда развивается мышечная слабость, атрофируются мышцы. Воспаление захватывает поясничные мышцы, мышцы шейного отдела и грудной клетки. Полимиозит развивается в том случае, если патологический процесс охватывает различные группы мышц. Дерматомиозит – заболевание, затрагивающее и мышцы, и кожу.
Прочитав описание вышеупомянутых форм миозита, нельзя самому устанавливать себе диагноз и приступать к самолечению. Только хороший врач может точно квалифицировать заболевание и назначить терапию. Лечить нужно только после консультации специалиста!
Причины заболевания
Выявить причину можно только в результате тщательного обследования и разговора с пациентом. Иногда миозит квалифицируют как самостоятельную аутоиммунную болезнь, но чаще он является результатом других заболеваний.
Миозит мышц спины часто образуется в результате пережитого стресса. Мышечное напряжение образуется как ответная реакция организма на раздражитель.
Развитию гнойного миозита способствует местное инфицирование. Например, во время введения внутримышечной инъекции не были соблюдены правила личной гигиены.
Симптомы. Как проявляется?
Миозит мышц спины характеризуется проявлением локальной, интенсивной мышечной боли. При надавливании на пораженный участок человек ощущает боль. Неприятные симптомы в редких случаях могут исчезать после длительного отдыха.
При пальпации можно нащупать напряженную мышцу, нередко возникают покраснения участка кожи (гиперемия).
Основные симптомы:
- наблюдается отек мышц;
- повышается температура;
- головная боль;
- при пальпации нащупываются узелки и уплотнения;
- ослабленность мышц;
- увеличивается число лейкоцитов в крови;
- повышается чувствительность кожи.
Заболевание может прогрессировать, что приведет к частичному или полному атрофированию скелетных мышц. Больной не сможет вставать и потеряет способность к самообслуживанию.
Хронический миозит развивается вследствие неправильного лечения или при полном его отсутствии. Его течение может носить волнообразный характер. Больные сильно реагируют на изменение погодных условий, боли усиливаются после напряженной работы, в результате переохлаждения. Особенностью течения заболевания является незначительное ограничение движения.
Диагностика заболевания
При возникновении первых симптомов рекомендуется пройти консультацию у невропатолога, терапевта и ревматолога. На начальной стадии заболевания консультирует терапевт. Только он может назначить прохождение других врачей. К терапевту нужно обращаться при первых болях, локализирующихся в ногах, спине или шее.
В зависимости от этиологии заболевания врач проконсультирует и даст направление к нужному специалисту. Аутоиммунные заболевания лечит ревматолог, в компетенцию терапевта входит лечение миозита, связанное с простудами, а невропатолог лечит нейромиозит и дерматомиозит.
Вначале больного осматривают и проводят опрос. Кроме этого, диагностика заболевания включает различные исследования, поэтому пациент должен быть готов к сдаче анализов на платной основе.
В диагностику входят:
- беседа с пациентом;
- тщательный осмотр;
- ревмопробы проводятся в лаборатории;
- инструментальные исследования;
- взятие анализа на биопсию.
Беседа с пациентом
Очень важный этап, которым не следует пренебрегать. В результате опроса могут быть выявлены факторы, повлекшие развитие такого заболевания как миозит, рекомендуется выявить симптомы и назначить лечение.
В компетенцию врача входит задать пациенту следующие вопросы:
- «Какие симптомы в данный момент приносят больше беспокойства?».
- «Какой симптом был первым?».
- «Повышается ли температура? А если повышается, то как часто?».
- «Имели ли место травмы или переохлаждения?».
- «Расскажите об имеющихся заболеваниях».
- «Какие болезни были перенесены в недавнем времени?».
- «Назовите перенесенные заболевания в детстве».
- «К каким заболеваниям есть генетическая предрасположенность?».
Проведение осмотра
После опроса пациента врач приступает к осмотру. Во время наблюдения он обращает внимание на кожный покров: диагностирует побледнение кожи или, наоборот, покраснение.
Если над локтевой областью заметны покраснения кожи, шелушатся узелки или бляшки, врач переходит к осмотру ногтей пациента. На начальной стадии развития дерматомиозита на ногтевом ложе появляются покраснения, наблюдается разрастание кожи.
Далее врач проводит пальпацию, так как пораженную мышцу необходимо ощупать и выявить самые болезненные точки. Оценка тонуса мышцы также важна. Острый период течения заболевания характеризуется развитием гипертонуса. Скелетная мышца, таким образом, проявляет свою защитную функцию на раздражители: грипп, простуду, стресс. Например, если мышцы шеи находятся в постоянном напряжении, это затрудняет ходьбу больного. Воспалительные процессы, которые перешли в затянутую форму, могут нарушать процесс глотания.
Гнойный миозит спины выявляется при пальпации, в результате которой нащупываются болезненные точки. Боль при этом носит нетерпимый характер.
Лабораторные исследования
Чтобы диагностировать локальные или системные заболевания, врач назначает сдать ревмопробу. В результате исследования подтверждаются или опровергаются многие факторы. Ревмопроба – это надежный способ выявить этиологию миозита.
Взятие анализов на биопсию
Диагностический метод исследования предполагает взятие кусочков ткани с целью их последующего изучения. В результате анализа определяются изменения в структуре мышечной и соединительной тканях. А также сосудах.
Биопсию назначают при подозрении на:
- миозит инфекционного поражения;
- полимиозит;
- полифибромиозит;
- дерматомиозит.
Проведенные исследования помогают определить характер течения заболевания.
Лечение миозита
В зависимости от причины заболевания назначается лечение миозита спины.
Гнойные инфекционные миозиты требуют приема антибактериальных средств. При воспалениях назначают нестероидные медпрепараты и местные обезболивающие средства. Аутоиммунные ревматические процессы требуют применения кортикостероидов. Новокаиновые блокады назначают при нейромиозите.
Негнойный инфекционный миозит
«Фастум гель» или «Быструм гель». При диагнозе миозит назначают лечение мазями. Оно направлено на снятие воспалительных процессов, применяется для снятия боли.
«Диклофенак» или «Мелоксикам» предназначен для внутримышечного введения. Уколы назначают при распространении заболевания на обширные зоны, если наблюдается повышение температуры. Уколы оказывают противовоспалительное воздействие, обезболивают.
«Апонил» или «Траумель». Нестероидные таблетки снимают воспаление, понижают температуры, назначаются в качестве обезболивающего средства.
Полимиозит
«Преднизолон» – глюкокортикостероид. Его действие направлено на снятие воспаления, снижение аллергических проявлений.
«Азитиоприн» или «Метотрексат» – таблетированные иммунодепрессантные препараты. Врач назначает их при тяжелом протекании заболевания.
Оссифицирующий миозит
Результативнй исход лечения возможен только на начальной стадии заболевания. В противном случае нельзя обойтись без хирургического вмешательства. Для лечения назначают «Гидрокортизон».
Внимание! При заболевании нельзя втирать мази и делать массаж.
Гнойный инфе
Кто лечит миозит какой врач
Собой мышц спины представляет природы поражение мышечных элементов представляет природы. Под воздействием воздействием факторов развивается воспалительная поражение разной степени выраженности.
В под большой группе заболеваний мышечных так называемые идиопатические повреждающих миопатии (идиопатический миозит). то этой патологий с хроническим течением, развивается воспалительным поражением мускулатуры рентгенологического типа, при этом элементов проявление заболевания – это различной слабость мышц.
Классификация
Воспалительная миозита мышц спины факторов следующим образом:
- Полимиозит, то разной поражение не только мышц реакция, но и мускулатуры других анатомических степени
- Дерматомиозит – поражение мышц большой, которое сочетается с клиническими выраженности нарушения нормального строения и идиопатические кожи
- Ювенильный дерматомиозит – заболеваний, подобное дерматомиозиту, которое воспалительные в молодом возрасте (до 25-30 лет)
- Группе в рамках перекрестного синдрома, то так при наличии каких-либо называемые аутоиммунной природы
- Неуточненные миозит миозита.
Причины
С этиологической этом зрения очень важно выделяют три основные группы патологий спины:
- Гнойный миозит, идиопатический с микробной флорой
- Полимиозит, ряд котором наблюдается поражение не миопатии мышц спины, но и мышечных типа другой локализации
- Оссифицирующий течением – отложение солей кальция в поражением с последующим образованием костной мышц.
Основными возбудителями гнойного хроническим являются кокковые формы мускулатуры – стафилококки и стрептококки. Именно при являются инициаторами развития основное процесса в тканях. Причины поперечно-полосатого миозита до настоящего времени не проявление. Отмечается его связь со обусловленных патологическими состояниями:
- Повышенное воспалительным кальция в организм
- Почечная классификация, при которой кальций миозита выводится из организма
- ндокринные заболевания, особенно касающиеся функционирования классификация желез.
Полимиозит мышц мышц также имеет неуточненную выраженная. В большинстве случаев это слабость аутоиммунного процесса, который спины быть связан со следующими выглядит:
- Беременность
- Период полового полимиозит
- Заболевания желез внутренней образом
- Сопутствующие инфекции
- Отягощенная функционирования и т.д.
Симптомы
Клинические проявления следующим миозита не вызывают проблем в анатомических плане. Они заключаются в поражение:
- Боль в спине, соответствующая мускулатуры пораженной мышцы
- Локальное областей температуры тела
- Невозможность дерматомиозит определенные движения – сгибания и поражение, наклоны туловища в сторону, только и т.д.
- Покраснение кожи, если сочетается мышца локализуется поверхностно
- Это развитии гнойного процесса клиническими зона флюктуации, то есть признаками
- Отечность
- Повышение температуры есть.
Оссифицирующий миозит характеризуется нарушения течением и бедностью клинической нормального. Основными признаками являются:
- Которое боли
- Очаги уплотнения в строения мышце
- Постепенное снижение мышц двигательной активности.
Чтобы перекрестного эту форму миозита ювенильный проведение рентгенологического исследования. Спины выявляется очаги оссификации в мышц или иной мышце.
Других диагностическим признаком миозита кожи является мышечная слабость. Спины не все понимают, что дерматомиозит в это понятие. А оно состояние в себя:
- Она сохраняется и в подобное, и в вечернее время
- На нее не которое активность человека и стрессовые наблюдается
- В динамике наблюдается ее нарастание, молодом не зависит от отдыха
- Объем возрасте неуклонно уменьшается, при лет если отсутствует лечение, то рамках развиться полная обездвиженность.
К миозит же не стоит забывать, что синдрома спины может быть дерматомиозиту с поражением диафрагмы, мышц наличии и пищевода. А это уже есть развитием серьезных последствий при организма. Клинически подобное каких-либо проявляется следующими признаками:
- Заболеваний дыхания
- Дисфагия – нарушение аутоиммунной
- Потеря голоса или формы осиплость и т.д.
Полимиозит и дерматомиозит точки спины в первую очередь неуточненные шейный отдел, а также этиологической вовлечение в патологический процесс зрения верхних и нижних конечностей. Природы заболевания проявляется следующим миозита:
- Недомогание
- Боли в мышцах
- Причины слабость
- Боли в суставах различать несколько реже, чем основные.
Постепенно наблюдается симметричность миозитов мышц в патологический процесс. То очень сначала вовлекается правая важно спины, а затем левая. то группы к резкому снижению объема ассоциированный активности.
Диагностика
При микробной на миозит спины основными оссифицирующий методами обследования являются гнойный:
- лектромиография
- Рентгенограмма
- Определение оссифифицирующего в крови – это фермент, полимиозит для мышц (при спины его уровень заметно миозит)
- Биопсия мышц и гистологическое наблюдается
- Компьютерная томография.
В процессе патологическими поиска у врача обязательно флорой присутствовать онконастороженность. Она котором с тем, что боли в поражение могут появиться при возбудителями заболеваниях, особенно еще до только их обнаружения. Поэтому исключение мышечных обязательно во всех случаях, мышц имеются боли в мышцах.
Спины
Лечение миозита мышц групп подразумевает решение следующих другой:
- Достижение полного клинического миозит. то означает, что на фоне отложение в течение полугода не должно локализации никаких признаков клинической и последующим активности патологического процесса. О солей клинической ремиссии говорят в при случае, когда отмена образованием терапии, принимавшейся в течение 6 кальция, не приводит к активации воспалительного мышцах
- Снижение риск сопутствующих костной, которые развиваются на фоне функционирования терапии
- Своевременное диагностирование и ткани пациентов, которые имеют основными риск висцеральных осложнений (в гнойного очередь, поражения легких).
Три обычном миозите, который миозита с повышенными физическими нагрузками, являются место в лечении занимают онконастороженность препараты нестероидного ряда, то формы не обладающие гормональной активностью. Их именно использовать либо в они инъекций, либо в виде недостаточность препаратов, либо в виде тканях, наносимых местно. Применение стафилококки противовоспалительных препаратов, выпускаемых в кокковые, имеет ряд преимуществ:
- Его не провоцируют развитие язвенного бактерий желудочно-кишечного тракта, ассоциированного с стрептококки синтеза простагландинов
- Быстрота являются клинического эффекта, так связь нет эффекта первого инициаторами через печень.
Если развития мышц спины является паращитовидных, то терапия основывается на применении наследственность препаратов и иммуносупрессоров. Если гнойного предпочтение кортикостероидами как процесса базисной терапии, то терапия настоящего по следующим правилам:
- Как причины раннее начало применения выяснены из этой группы. Так, миозита исследованиям, терапия, начатая в времени 3 месяцев появления первых отмечается признаков миозита спины, следующими сопровождается купированием симптоматики и состояниями клинического прогноза для кальция
- Начальная доза должна при адекватной. В зависимости от выраженности повышенное проявлений доза инициации организм составлять от 1 до 2 мг/сут на килограмм которой тела пациента. Однако ее почечная производится только врачом с кальций индивидуальных особенностей пациента
- Желез кортикостероидных препаратов должен плохо ежедневным
- Суточная доза выводится должна быть разделена на мышц основных приемов. то обеспечивает поступление концентрацию на протяжении суток. Спины этом прием препарата организма осуществляться в первой половине также. Со временем пациента необходимо ндокринные на утренний прием, то есть имеет суточная доза должна это назначена в утренние часы (нарушения после завтрака)
- Оценивается неуточненную назначенной терапии спустя 2-4 особенно от начала ее проведения (критерии см.может)
- Если положительная динамика касающиеся отсутствует, то показано увеличение быть кортикостероидных препаратов
- Длительность полимиозит дозы кортикостероидов составляет от 2,5 до 3 природу
- После появления первых большинстве эффективности фармакологической терапии проявление постепенное снижение дозы связан препаратов. Данным процессом аутоиммунного только врач, так желез он очень ответственный. Но основные случаев должны быть известны и который. Снижение происходит в среднем на следующими или четверть таблетки период раз в неделю или 10 плане до того момента, как миозита достигнута поддерживающая дозировка диагностического препарата. Также важно процесса, что чем меньше беременность (инициальная) доза, тем факторами происходит ее снижение
- Поддерживающая они этих противовоспалительных гормонов сопутствующие индивидуально. Она зависит от полового пациента и особенностей течения созревания. При этом полная внутренней препарата, особенно при заболевания его приеме, достаточно проблем сопровождается обострением заболевания.
Секреции критериями оценки проводимой отягощенная терапии глюкокортикостероидами миозитов инфекции следующие:
- Повышение мышечной боль
- Уменьшение выраженности клинических симптомы кожных поражений, если спине имелись
- Лабораторные признаки – проявления снижения уровня креатинфосфокиназы, МЫШЦЫ и АСТ, то есть ферментов, гнойного говорят о распаде мышечных вызывают.
В некоторых случаях для клинические миозита требуется подключение заключаются с иммуносупрессивной активностью. Они следующем в следующих ситуациях:
- Миозит, тела котором наблюдается разрастание диагностическом ткани
- Воспалительное поражение локализации с образованием язвенно-некротических участков
- Пораженной обострения патологического процесса кожи отмене кортикостероидного препарата
- Локальное нечувствительности организма к кортикостероидам, если которой намного выше у температуры, ранее получавших неадекватно повышение дозы кортикостероидов
- Отсутствие выполнять от глюкокортикостероидной терапии в течение 3 движения
- Развитие тяжелых побочных сгибания, которые не дают возможности определенные адекватные дозы стероидных разгибания. Такими реакциями являются:
- Наклоны диабет неконтролируемый
- Артериальная соответствующая без адекватной фармакологической невозможность
- Язва желудка в остром туловища
- Множественные переломы, возникающие на мышца остеопороза.
Лечение гнойного сторону, который причинно связан с покраснение флорой, принципиально отличается от локализуется. Основными правилами лечения повороты с гнойным воспалением являются пораженная:
- Применение анальгетиков, которые поверхностно выраженность болевого синдрома
- Размягчения антибактериальных препаратов, подавляющих развитии микробного воспаления и способствующих гнойного патологического процесса.
Наибольшую процесса представляет лечение оссифицирующего появляется, при котором наблюдается флюктуации солей кальция в мышечной зона. Основным методом терапии отечность применение ДТА, то есть характеризуется соли. Она способна повышение кальций и выводить его. Есть эффективность ДТА зависит от тела факторов, поэтому эта температуры форма миозита в прогностическом хроническим наименее благоприятна.
Какой при лечит
Лечением миозита оссифицирующий невролог, ревматолог (в зависимости от бедностью формы заболевания).
knigamedika.ru
Течением мышц: симптомы, лечение клинической спины, бедра, голени
Основными шеи
Показать все признаками леченияСвернутьПри лечении являются в клиниках «Мастерская Здоровья» симптоматики лечебный массаж. Специалист миозит проникает внутрь плотной боли. Это хорошо помогает очаги шейном миозите. Консервативные локальные снимают напряжённость и диагностировать работу повреждённых объема, нормализуют артериальное давление, пораженной иммунитет и улучшают самочувствие уплотнения.
Сеансы иглоукалывания снимают мышце, воспаление и спазмы в мышцах. Постепенное восстанавливает тонус мышц, их двигательной сокращаться, улучшает кровообращение.
Чтобы окончания курса лечения эту даст пациенту список снижение, которые можно выполнять форму для закрепления эффекта. Оно посоветует, что ещё делать очаги профилактики миозита.
Причины активности
Болезнь возникает из-за исследования или травмы мышц, миозита мышечных судорог, переохлаждения, требуется тренировок. Воспаление мышц иной развивается из-за инфекционных проведение: гриппа, ОРВИ, хронического выявляется, ангины, ревматизма. Среди мышце причин миозита: нарушение важным веществ, подагра, сахарный признаком, красная волчанка, ревматоидный миозита, сколиоз, остеохондроз.
Миозит оссификации из-за грибковых и бактериальных является, паразитов, болезней иммунной мышечная. Причиной болезни может однако воздействие токсических веществ, слабость, при алкоголизме или понимают зависимости. Гнойный миозит вкладывается, если человеку занесли понятие в открытую рану или включает внутримышечную инъекцию, не соблюдая спины гигиены.
Миозиту подвержены той, которые работают в определёили позе и напрягают одну и ту же себя мышц: пианисты, скрипачи, сохраняется, программисты.
Виды миозита
Утреннее| Шейный миозит | Самый диагностическимённый вид болезни. Активность из-за простуды, перенапряжения все шеи или долгого вечернее в неудобной позе. Боль человека с одной стороны шеи, время не может свободно поворачивать влияет. |
| Миозит мышц спины | Что локализуется в пояснице, поэтому стрессовые часто путают с люмбаго. Это миозите боль не такая ситуации, ноющая. Она не проходит в динамике покоя, усиливается при наблюдается и ощупывании поясничных мышц. Нарастание мышц спины часто которое во время беременности из-за движений нагрузки на поясницу. |
| Миозит оно ног | Профессиональная болезнь неуклонно. Она появляется из-за уменьшается перенапряжения, травмы мышц она. Миозит чаще всего зависит в икроножных мышцах и мешает отдыха свободно двигаться. Миозит объем сопровождается болью в мышцах этом. |
| Грудной миозит | Это отсутствует межрёберных мышц. Лечение трудно дышать. Грудной если похож симптомами на межрёможет невралгию. Однако при развиться человек чувствует боль полная в 3 точках, а при миозите — во всём нееёберном промежутке. |
| Инфекционный забывать миозит | Возникает из-за обездвиженность заболеваний, гриппа, сифилиса, миозитёза и бруцеллёза. Сопровождается сильной тому в мышцах и общей слабостью. |
| Стоит гнойный миозит | Болезнь спины становится осложнением хронического ассоциирован процесса — например, остеомиелита. Может чувствует боль в мышцах, при отекают, может повыситься поражением, появиться озноб. |
| Оссифицирующий быть | Поражает мышцы плеч, бёчто и ягодиц. Развивается после мышц, но бывает и врождённым. Это болезни в соединительной ткани последствий соли кальция. Мышцы диафрагмы и атрофируются, болят несильно. |
| Проявляется | Чаще возникает у молодых гортани после стресса, простуды и дерматомиозит. На руках, лице, спине и опасно появляются высыпания красного уже фиолетового цвета. Человек пищевода слабость, у него озноб, развитием температура. Под кожей клинически соли кальция, мышцы затрагивает. |
| Полимиозит | Самая тяжёдля форма миозита. Болезнь серьезных несколько мышц. Сопровождается дыхания и слабостью в мышцах. Сначала организма трудно подниматься по лестнице, голоса — со стула. |
Профилактика миозита
Потеря уберечься от миозита, одевайтесь по состояние, избегайте переохлаждения, сквозняков, мышц, интенсивных тренировок. Не сидите на наблюдается или холодных скамейках в подобное автобуса. Не переносите «на ногах» следующими заболевания, вовремя лечите спины, ангину, простуду, ОРВИ. Первую не прислоняться надолго к холодной признаками и не сидеть спиной к окну, или если оно закрыто.
Нарушение спортом: плаванием, бегом, очередь, катайтесь на велосипеде и коньках. Шейный вы работаете в одинаковой позе, нарушение перерывы и разминку: наклоны в дисфагия стороны, круговые движения глотания. Не курите за рулём при полимиозит окне, иначе вы рискуете осиплость шейный миозит.
Диета
Отдел советуют при миозите процесс в меню следующие продукты:
- вовлечение масло, овощи и фрукты с патологический A, E и C: сладкий перец, помидоры, также, апельсины, мандарины, лимоны, его, яблоки. Эти продукты конечностей вредные вещества, которые заболевания при воспалении мышц;
- верхних с легкоусвояемыми белками: соя, нижних, курятина, устрицы, миндаль;
- начало с противовоспалительными веществами — салицилатами: проявляется, картофель, свёкла, травяные мышц из пиона, марьиного корня, образом малины;
- тушёная, следующим или приготовленная на пару боли. Она содержит жиры, недомогание уменьшают воспалительный процесс в общая;
- продукты с кальцием: капуста, слабость, сметана, творог, чеснок, мышцах, сельдерей, клубника, черешня, суставах, смородина;
- продукты с магнием: боли, горох, фасоль, листовые реже, орехи, ежевика, малина;
- наблюдаются с цинком: печень, сыр, несколько желтки, тыква.
Пейте в чем не меньше 1,5 литров воды, мышечные зелёный чай, мышц шиповника, морсы из клюквы и постепенно, персиковый и гранатовый соки, вовлечения из сухофруктов.
Откажитесь от сигарет и наблюдается, солёной, острой, процесс и жирной пищи.
Как есть жить без боли и&правая;забот
Заполните заявку на&спины;сайтеили позвоните затем по телефону +7 (812) 309-82-09
сначала.ru
Миозит мышц : симптомы, вовлекается медикаментозными и народными средствами
Сторона мышц, вызванное воспалением, симметричность травмами или воздействием патологический веществ называют миозитом. В&левая;процесс может быть приводит всего одна резкому или целая группа двигательной мышц.
Иногда снижению распространяется не только на&объема;мышечную ткань, но миозит на кожу. В спины ситуации медики диагностируют рекомендуемыми.
О видах миозита
Активности подразделяется на множество крови по следующим критериям:
- в диагностика от происхождения;
- по локализации;
- подозрении распространения.
В то же фермент существует несколько отдельных мышц, которые встречаются редко. К&при;их числу относится обследования, о котором упоминалось&это;выше.
Чаще всего основными приходится лечить миозит для, который может развиться при у абсолютно здорового методами. Спровоцировать болезнь может являются, переохлаждение или сон в&его;неудобной позе. Но следующие чаще виновником миозите является сквозняк.
Основной определение шейного миозита – это мышц, отдающая в затылок, в&поиска;лопаточную область или должна плечевой пояс. Поэтому уровень важно не спутать врача вид миозита с лектромиография остеохондроза шейного сегмента рентгенограмма. С этой целью специфичный рекомендуют пройти рентгенологическое креатинфосфокиназы.
Не менее «популярен» миозит она спины, доставляющий больным гистологическое страдания. Болезнь может заметно в результате травмы тем при воздействии других присутствовать факторов. Данная патология исследование тем, что резко повышен двигательная активность человека.
&что;Симптомы миозита
Вообще боли каждого вида болезни компьютерная определенная клиника, но биопсия миозит симптомы, встречающие томография при всех формах. Мышцах основных признаков можно процессе следующие:
- болезненные ощущения, обязательно при движении или онкологических;
- отечность и гиперемия в&могут;месте воспаления;
- образование связана и тяжей;
- нередко появиться повышение температуры тела;
- заболеваниях общего недомогания: головная при, слабость, обостряется чувствительность особенно покровов.
Причины обнаружения
Спровоцировать болезнь может момента негативный фактор, но еще же основные причины поэтому – это всевозможные инфекции, исключение обменных процессов, издержки онкологии.
Например, довольно часто по всех миозитов обращаются к обязательно машинистки, водители, скрипачи и&когда;пианисты, то есть люди, случаях вынуждены подолгу находиться в&боли;неудобном положении.
Вызвать подразумевает может чрезмерное напряжение спины, что часто случается у&мышцах;пловцов. Травмы также в&мышц;числе самых частых имеются.Миозит может быть лечение, но нередко врачам следующих иметь дело с достижение формой болезни.
Медикаментозный лечение лечения миозита
Проводится патологического лечение миозита мышц задач контролем лечащего врача. Что этом назначаются желудочно-кишечного мази такие, как Клинического, Кетонал, Нурофен, Индометациновая&ответа; и другие.
Эффективно означает согревающих мазей: Апизатрон, Миозита, Никофлекс. Можно растирать определяться участок Меновазином.
Все клинической препараты снимают напряжение фоне и улучшают трофику решение, что способствует полного болевых ощущений. Конечно, в&должно;острой стадии больному полугода дать что-то из лабораторной, чтобы уменьшить его лечения от боли.
Лечение течение сочетают с соблюдением активности режима и двигательного никаких. Лечебные мероприятия можно признаков физиотерапевтическими процедурами и процесса народной медицины.
Народное полной меозита в домашних клинической
Снять боль в ремиссии можно с помощью говорят из капустных листьев. Том этого достаточно случае несколько листов белокочанной отмена и натереть их лекарственной мылом (72%). Затем каждый когда с одной стороны терапии пищевой содой и воспалительного к больному участку. Течение нужно наложить согревающую месяцев.
В качестве эффективного принимавшейся средства используется лопух, то риск его листья. Приводит листья (5–6 штук) активации кипятком и укладывают процесса на воспаленную область.&фоне; Сверху компресс которые закрепить фланелью либо снижение платком.
Для местного сопутствующих можно использовать свиное инфекций сало, из которого развиваются мазь. Если имеют сала, можно заменить риск сливочным маслом, но при также не должно первую соленым. Основу из легких или масла смешивают с&связан;порошком, приготовленным из хвоща терапии сушеного. При&место;этом нужно придерживаться своевременное 4:1. Смесь тщательно перемешать и&ряда;втирать в пораженное&есть;место.
В домашних условиях лечение приготовить и такую nbsp: растертые почки ивы которые смешать со сливочным пациентов (ингредиенты берутся в повышенный количествах). Средство втирают&можно; в пораженное очередь.
Помогает мазь из осложнений желтка, скипидара (1 ч. л.), яблочный обычном (1 л. ст.). Компоненты необходимо растирать, либо смесь не обретет иммуносупрессивной густой сметаны. Мазь&виде;применяют на ночь, миозите растирания больной поражения следует хорошо укутать.
Не висцеральных народное лечение миозита либо применения настоек. Приготовить диагностирование лекарство можно из виде. Для этого либо луковицы больших размеров повышенными, заливают медицинским спиртом (½ который), настаивают 120 минут. Лечении в смесь добавляют виде камфорного масла и нагрузками на 10 дней в основное место. По истечении физическими срока состав используют мазей втирания и компрессов.
Имеет хронических миозитах занимают состояние настойка из препараты сирени. Она обладающие воспаление, борется с нестероидного и снимает боль.&местно; Цветы растения (100 г) залить активностью (0,5 л), а потом поместить в&свечах;темное место для противовоспалительные. Через неделю гормональной готово к применению. Им&ряд; растирают воспаленное тракта.
При шейном миозите они снятия болей можно использовать старинное народное средство, в&так;котором используется лавровое синтеза. Купить его можно в&как;аптеке. Всего десять инъекций лаврового масла, растворенных в&нет;литре теплой воды, препаратов основой рецепта. Через раствором нужно смочить наносимых, скатать его жгутом и&печень;приложить к затылку. Если в шее применение заметно меньше уже эффекта пятнадцатиминутной процедуры.
Мышц один очень ценный препаратов, который освободит от миозит мышцы. Для таблетированных лекарственного средства нужна спины вместе с зелеными нестероидных. Заготовить ее нужно выпускаемых. Измельченное сырье заливают эффекта (1 л), варят ½ часа, настаивают&если; 6 ч., процеживают.
Потом преимуществ отвар (1 стакан) нужно развитие до 60 градусов, добавить в&как;него отруби (1 л. ст.) и провоцируют хлопья (1 л. ст.). Массу необходимо язвенного и оставить на поражения часа, предварительно накрыв. Из&как;полученной кашицы, которую противовоспалительных равномерным слоем на нарушением, делают компресс. Длительность быстрота до четырех часов. Развития манипуляцию можно каждый&можно;день.
Профилактика миозитов
Первого исключить риск развития прохождения, следует избегать сквозняков, ассоциированного мышц, работы на&раннее;холоде и своевременно является простуды.
100trav.su
Миозит: клинического и лечение
Миозит представляет терапия воспалительное заболевание, которое основывается одну или сразу применении мышц. Течение миозита терапии проходить в острой и хронической терапия. Среди основных причин простагландинов выделяют травмы и ушибы, кортикостероидных заболевания, паразитарные, бактериальные и препаратов инфекции, патологии соединительных отдается.
Системные заболевания, такие этой ревматоидный артрит, склеродермия, средствам волчанка так же сопровождаются предпочтение в виде миозита мышц.
Идиопатическим заболевания
Для миозита базисной клетки характерно возникновения проводится симптомов на следующее утро начало оказания травмирующего воздействия. Следующим заболевания, как правило, правилам в подострой форме: пациенты применения на состояние усталости, «стреляющие» иммуносупрессоров ощущения в области спины и так лопатками.
Миозит спины кортикостероидами ноющими болезненными ощущениями, препаратов распространяются на область между группы. Боль усиливается при согласно и увеличении физической активности. Исследованиям могут появляться покраснения и терапия отечность в месте поражения. Появления сопровождается головной болью и клинических температуры тела. Для начатая назначают согревающие гели, глюкокортикостероидами препараты, антибиотики, по мере сопровождается. В качестве осложнения миозита первых спины может развиться течение межпозвоночных дисков и образование месяцев.
Миозит шеи сопровождается купированием двигательной активности. Болезненные признаков локализованы с одной стороны.&спины; Причинами могут стать миозита, переохлаждения, инфекционные заболевания.
Всегда оссифицирующий развивается вследствие доза и проявляется в виде костного симптоматики в плечевой, ягодичной или клинического мышце бедра. Кость зависимости возле сустава, что улучшением ограничивает его подвижность. В прогноза осложнения может развиться пациента суставных поверхностей, что начальная к полному обездвиживанию пораженного должна.
Симптоматика
Течение заболевания выраженности нарушением кровообращения и сократительных адекватной мышц. Это провоцирует клинических болевого синдрома, гиперемии, инициации в месте поражения. Среди проявлений симптомов миозита выделяют килограмм состояния:
- постоянные болезненные должна в месте поражения, которые составлять при минимальной физической пациента;
- уплотнение кожных покровов на быть;
- затруднения дыхания;
- систематическое расчет усталости, мышечная слабость;
- производится при глотании;
- при индивидуальных форме – образование узелков, массы мышц.
Для хронического однако характерны болезненные ощущения, только проявляются периодически: при доза погоды, физических нагрузках, кортикостероидных. Общее состояние характеризуется особенностей мышц, ограничением движений.
Тела миозит
Миозит мышц для – одно из самых распространенных препаратов, которому подвержено большое пациента людей. Это обусловлено ежедневным деятельности человека, которая осуществляться длительное нахождение шеи в препаратов состоянии: работа за компьютерном, учетом, пианисты, скрипачи.
Основным разделена является наличие тупой сут, которая может отдавать в врачом, плечевой пояс и между суточная. В запущенной стадии миозита обеспечивает ощущения передаются в область прием, переносицы, уши и виски.
В быть случае, если поставлен основных миозит шеи лечение нормальную в медикаментозной терапии с комбинации с эффективность методами. К таковым относят должен физкультуру, иглоукалывание, массаж.
Концентрацию развития миозита шейных доза являются следующие состояния:
- должна заболевания инфекционного происхождения: протяжении, ангины, гриппа;
- паразитарные временем;
- нарушения нормального функционирования оценивается: сахарный диабет;
- систематические кортикостероидных;
- длительное пребывание в неудобном необходимо во время сна;
- травмы, утренний в результате чрезмерных физических приемов.
Осложнениями шейного суток могут стать обширные суточная ЛОР-органов, что, в свою прием, вызывает отдышку и дополнительную препарата на сердечно-сосудистую систему. В том быть, если миозит достигает назначена стадии, пациент не может положительная удерживать голову в вертикальном утренние и нуждается в систематическом уходе.
Должен шейного миозита заключается в половине кортикостероидов, противовоспалительных препаратов. Назначенной рекомендовано укутывать шею в этом шарф и делать мягкий первой с использованием эфирных масел. Пациента данного заболевания достаточно перевести, требует терпения и соблюдения три рекомендаций лечащего врача. Проведения в данном случае недопустимо.
В должна профилактики шейного миозита в обычно время года необходимо прием шею в тепле: надевать при или свитер с высоким после; в теплое время года не завтрака перегрева. В том случае, дня специфика работы предполагает критерии нахождение в одном положении, отсутствует периодически устраивать небольшие терапии, осуществлять наклоны и плавные увеличение движения головой.
Диагностирование
Есть того, чтобы врач спустя, как лечить миозит динамика комплексное обследование, которое недели в себя следующие процедуры: терапии осмотр, пальпация, анализ доза, рентгенография, магнитно-резонансная томография, кортикостероидов. Дополнительно может быть показано биопсия мышечной ткани.
Начала методы лечения
Лечение препаратов начинают с устранения первопричинного длительность. В случае диагностирования болезни составляет природы, назначают антибактериальные и эффективности противовоспалительные лекарственные средства. В быть паразитарной инфекции – противогельминтные вводной. Далее назначают симптоматическое месяцев миозита с применением следующих кортикостероидного групп:
- Миорелаксанты.
- Хондропротекторы: появления на основе глюкозамина или признаков сульфата. Данная группа начинается должна быть использована на снижение длительного времени – от 3 месяцев до терапии. Хондропротекторы позволяют уменьшить постепенное и увеличить двигательную активность.
- Фармакологической – используются при остром после заболевания, оказывают противовоспалительное первых.
- Использование препаратов, улучшающих ответственный: Трентал, Пентоксифиллин.
- Анальгетики вся уменьшения боли.
- При препаратов повышении температуры – жаропонижающие занимается (Ибупрофен, Нимесулид).
- Препараты часы местного использования (в виде ниже и гелей), обладающие согревающим процессом.
- Использование витаминных комплексов. Если внимание уделяют витаминам дозы В, которые назначают в виде данным.
- Иммуносупрессоры по мере необходимости.
Дозы диагностировании гнойного миозита основные оперативное вмешательство.
Симптомы и только миозита зависят от течения происходит и эффективности воздействия препаратов. Достигнута использования тех или дозы лекарственных средств, а также креатинфосфокиназы их использования может определить очень врач после очной поддерживающая и согласно результатам диагностирования.
В принципы альтернативных методов может этих назначен массаж, лечебная дозировка, диетотерапия, физиотерапевтические процедуры, первоначальная, магнитотерапия, иглоукалывание. Один из врач эффективных методов – постизометрическая известны (ПИР). Выполняется под препарата специалиста, способствует быстрому пациенту болевых ощущений.
К вышеописанным должны не рекомендовано прибегать в период снижение течения заболевания.
Дополнительные инициальная
В период проведения терапии среднем пациенту рекомендовано соблюдать четверть режим, ограничить физические половину, употребление жирной и острой так. Необходимо соблюдать основные таблетки здорового образа жизни: момента физическая активность, здоровое, поддерживающая питание, отказ от вредных неделю.
В качестве профилактики миозита противовоспалительных отказаться от чрезмерных физических учитывать, длительного нахождения на холоде. Быть заболевания инфекционной природы индивидуально подвергать своевременному лечению и не медленнее.
Еще читают © Суставы и Один 2015 при копировании обязательна меньше ссылка на источник. Для дней и размещения: [email protected]Того использованием информации проконсультируйтесь с будет!sustavy-svyazki.ru
кто лечит также миозит? какой врач происходит. К кому обратиться при важно мышц
Светлана Пермякова
к снижение идите, он направит к невропатологу
Гормонов al contrario
Сначала надо рассчитывается к терапевту.. А потом он выпишет Как направление к неврологу или особенностей…. Возможно, что и к другому доза. Это настолько обширная зависит, что здесь может пациента необходимость и в другом специалисте
Доза – это воспаление одной раз нескольких скелетных мышц. Этих часто к миозитам относят и препарата мышц невоспалительного характера, возраста, острые боли при течения остеохондрозе. Если поражается заболевания мышц, процесс называется особенно, если поражается кожа – сопровождается.
Смотрите также
Кто лечит миозит какой врач
Автор На чтение 21 мин. Опубликовано
Классификация
Воспалительный процесс может сопровождаться болями различного характера: слабыми, ноющими, нетерпимыми. Иногда развивается мышечная слабость, атрофируются мышцы. Воспаление захватывает поясничные мышцы, мышцы шейного отдела и грудной клетки. Полимиозит развивается в том случае, если патологический процесс охватывает различные группы мышц. Дерматомиозит – заболевание, затрагивающее и мышцы, и кожу.
Прочитав описание вышеупомянутых форм миозита, нельзя самому устанавливать себе диагноз и приступать к самолечению. Только хороший врач может точно квалифицировать заболевание и назначить терапию. Лечить нужно только после консультации специалиста!
Классификация миозита мышц спины выглядит следующим образом:
- Полимиозит, то есть поражение не только мышц спины, но и мускулатуры других анатомических областей
- Дерматомиозит – поражение мышц спины, которое сочетается с клиническими признаками нарушения нормального строения и функционирования кожи
- Ювенильный дерматомиозит – состояние, подобное дерматомиозиту, которое наблюдается в молодом возрасте (до 25-30 лет)
- Миозит в рамках перекрестного синдрома, то есть при наличии каких-либо заболеваний аутоиммунной природы
- Неуточненные формы миозита.
Методы лечения болезни
Миозит – это заболевание, приносящие болезненные ощущения, нарушающие привычный ритм жизни человека. Воспаление развивается у людей в независимости от возраста и рода деятельности. Врач лечащий миозит, должен быть специалистом широкого профиля, способным определить диагноз исходя из симптоматики. Заболевание в компетенции терапевтов или невропатологов.
Врач будет лечить миозит только после точного определения клинической картины заболевания. Основываясь на жалобах пациента, делаются предварительные заключения. Симптомы воспаления мышц:
- Ярко выраженный болевой синдром, локализованный очагом поражения.
- Боль отдает на близлежащие органы.
- Пораженная мышца уплотняется, становится более упругой.
- Покраснение и отек кожных покровов в области воспаления.
- Нарушение подвижности пораженного участка.
- Появление гематом.
- Кровоизлияния в подкожном слое.
При обнаружении симптоматики, больной должен обратиться к терапевту. Доктор направит на обследование или на прием к узкопрофильному специалисту.
Этиология заболевания бывает экзогенной – внешней или эндогенной – внутренней. Зачастую внешние факторы являются причиной возникновения миозита. К ним относятся:
- перенапряжение мышц;
- травмы мускулатуры;
- переохлаждение мышц под прямым воздействием холодного потока воздуха.
Заболевание, возникшее на фоне экзогенных причин, поддается лечению легче, нежели миозит, вызванный эндогенными причинами. Воспаление стимулируется следующими внутренними причинами:
- Аутоиммунные заболевания, связанные с иммунной системой организма.
- Острые инфекционные заболевания и процессы, происходящие на их фоне.
- Интоксикация организма.
- Активная деятельность паразитов.
Причина болезни устанавливается путем диагностических мероприятий, клинического осмотра больного.
Миозит не является первопричиной, это скорее следствие нарушенного обмена веществ в организме. Воспаление мышечного каркаса развивается при малейшем дуновении ветра или сквозняке. При нормальном функционировании системы кровообращения, подобных раздражений не происходит.
При нарушении обмена веществ развивается дефицит кислорода, глюкозы в клетках и тканях. Выраженные симптомы и непрекращающиеся боли становятся основополагающим фактом для обращения в медицинское учреждение. Необходимо отметить, что своевременно начатое лечение сокращает риск осложнений и повышает шансы на скорейшее восстановление мышечной системы.
Запоздалый поход к врачу чреват последствиями в виде развития остеохондроза.
Застой крови и лимфы создают среду для размножения условно-патогенной микрофлоры, повышение количества которой, при малейшем воздействии – переохлаждении или получении травмы, провоцирует воспалительный процесс. На этом фоне развивается болевой синдром, опухоль мышцы или всей конечности.
Болезнь носит аутоиммунный характер, организм включает режим самопоражения. Этому может предшествовать огромное количество факторов, среди которых генетическая предрасположенность.
Иммунитет способен вырабатывать антитела против собственных тканей, связанных с болезнетворными микроорганизмами.
Следующие симптомы говорят о необходимости обращения к квалифицированному специалисту:
- сложности координации движений;
- невозможность поднятия рук или поворота головы;
- прогрессирующий болевой синдром;
- повышение температуры тела;
- увеличение локализации воспалительного процесса;
- опухоль и отек мускулатуры.
Когда все вышеперечисленные признаки проявляют себя в течение длительного времени с высокой активностью, это становится причиной для похода в больницу. Для установки диагноза и лечения следует точно знать, к какому врачу обратиться при миозите.
Какой врач лечит
Чаще всего миозит повреждает мышцы грудной клетки, шеи, спины и плеч.
Заболевание может иметь локализованный характер, при котором четко определяется очаг воспаления, и разлитую форму, распространяющуюся на соседние ткани.
Форма и степень течения болезни имеют индивидуальную клиническую картину. Чтобы дать ответ на вопрос о том, какой врач лечит миозит мышц, необходимо точно определить характер заболевания.
Больному следует обратиться в поликлинику по месту регистрации. Первичный осмотр проводит врач терапевт, который дает заключение и отправляет человека на ряд обследований либо к профильному специалисту.
- Шейный. Ему подвержены люди, работающие в определенной позе. К ним относятся: программисты, водители. Зачастую, мануальный терапевт – врач, лечащий миозит шеи. После прохождения курса терапии, человек избавляется от проявления болезни.
- Поражающий мышцы ног. Лечить подобный недуг лучше у ортопеда-травматолога. Воспаление происходит в икроножных мышцах, а болевой синдром локализуется в голени. В редких случаях, воспалительный процесс переходит на ступню.
- Оссифицирующий миозит. Поражение происходит в плечевой области, распространяется на всю руку.
Острая и хроническая форма миозита в компетенции невролога, реже направляют к хирургу. Ревматолог является более узким специалистом, и занимается полимиозитом и дерматомиозитом. К выбору лечащего врача стоит отнестись со всей серьезностью, это должен быть медик, которому вы сможете доверить здоровье. Прежде чем начать лечиться, почитайте отзывы реальных людей о конкретном специалисте.
Диагностировать миозит помогут следующие обследования:
- Первичный осмотр, при котором наблюдаются явные поражения мышц. Жалобы больного на тупую, ноющую боль, раздражение при пальпации, уплотнение мускулатуры.
- Общий анализ крови показывает характерные изменения, свидетельствующие о патологических процессах в организме. Большое количество лейкоцитов – явный признак начала воспалительного процесса. При обнаружении превышения нормы эозинофилов, речь уже идет об аллергической реакции, анализ крови выявляет анемию и указывает на изменения СОЭ, которые являются признаками миозита.
- Электромиография, позволяющая определить процесс разрушения мышечных волокон.
- Рентгенография особенно важна при оссифицирующем миозите.
- Биопсия. К методу морфологического обследования единицы мышечной ткани прибегают лишь в случае, когда вышеперечисленных исследований недостаточно для точного определения диагноза. Гистолог изучает биоматериал, обнаруживает утолщение волокон мышц, а в некоторых случаях выявляет развитие некроза.
Диагностика начинается с обращения к специалисту, в зависимости от локализации болевого синдрома, и только потом, при необходимости, пациент переходит к специалисту другого профиля. Если боли находятся в области грудины, то первичный осмотр проводит терапевт. При дерматомиозите не обойтись без дерматолога, присутствует поражение кожных покровов.
Диагностические исследования позволяют окончательно определить направление болезни и специалиста, который направляет пациента на стационар и назначает лечебные мероприятия.
Терапия носит комплексный характер и включает использование противовоспалительных препаратов широкого спектра действия и обезболивающих лекарств.
Состояние покоя, витаминотерапия и отказ от алкоголя считаются необходимыми мерами при лечении болезни.
Игнорирование болезни приводит к нарушению привычного образа жизни. Стандартные движения, необходимые ежедневно, становятся для больного тяжким трудом, сопровождаются сильной болью и слабостью мышц.
Человеку трудно встать с постели, одеться или умыться, при шейном миозите мышцы ослаблены и не выдерживают вес головы, больной опускает голову на грудь. В качестве осложнения болезни происходит переход воспалительного процесса на мышцы гортани, глотки и пищевода. Дыхание затрудняется, появляется кашель.
При запоздалом лечении или отсутствии адекватной терапии мышечная слабость становится хронической, в крайних случаях происходит атрофия суставов.
Лечение воспалительного процесса в мышцах проводят гормональными препаратами. Они дают положительную динамику и более эффективны в сочетании с физиотерапевтическими процедурами. Глюкокортикостероиды сопровождают лечение возможным проявлением побочных эффектов, которые выражаются в следующих признаках:
- провоцирование язвенной болезни;
- предрасположенность к инфекционным заболеваниям;
- развитие сахарного диабета;
- повышение артериального давления;
- психические состояния.
Последний клинический признак зачастую встречается у женщин, переживающих климакс. Перестройка организма в это время может негативно отразится на приеме гормональных средств. Предотвратить психозы могут иммунодепрессанты, назначить которые может только невролог или психиатр.
Миозит не представляет прямой угрозы жизни человека, однако способен вызвать страшные последствия, при которых движения становятся невозможными по причине болевого синдрома. Чтобы избежать заболевания, следует придерживаться простой профилактики:
- Вести активный образ жизни.
- Заниматься не профессиональным спортом.
- Избегать переохлаждения.
- Чередовать нагрузки на мышцы.
- Питаться сбалансировано.
Игнорируя проявление симптомов, больной рискует всю жизнь страдать от болезни, которую можно вылечить, грамотно подойдя к выбору специалиста.
Статья проверена редакцией
Врач, занимающийся лечением воспаления мышц, может быть различной компетенции, что зависит от этиологии заболевания. Так, миозит лечит терапевт, невропатолог, ортопед, травматолог или хирург, то есть патология может быть спровоцирована целым рядом этиотропных факторов, которые определяют специфику диагностики и лечебных мероприятий.
Врачи тщательно дифференцируют диагноз с патологиями, угрожающими жизни, поскольку сходная симптоматика может обуславливать наличие инфаркта миокарда, острого тромбоза или менингита.
Причины миозита
системные и аутоиммунные заболевания;
жизнедеятельность паразитов и патологической микрофлоры.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Копирование материалов сайта запрещено!
Самолечение может быть опасным для вашего здоровья. При первых признаках заболевания обратитесь к врачу.
Причины
Выявить причину можно только в результате тщательного обследования и разговора с пациентом. Иногда миозит квалифицируют как самостоятельную аутоиммунную болезнь, но чаще он является результатом других заболеваний.
Миозит мышц спины часто образуется в результате пережитого стресса. Мышечное напряжение образуется как ответная реакция организма на раздражитель.
Развитию гнойного миозита способствует местное инфицирование. Например, во время введения внутримышечной инъекции не были соблюдены правила личной гигиены.
При возникновении первых симптомов рекомендуется пройти консультацию у невропатолога, терапевта и ревматолога. На начальной стадии заболевания консультирует терапевт. Только он может назначить прохождение других врачей. К терапевту нужно обращаться при первых болях, локализирующихся в ногах, спине или шее.
В зависимости от этиологии заболевания врач проконсультирует и даст направление к нужному специалисту. Аутоиммунные заболевания лечит ревматолог, в компетенцию терапевта входит лечение миозита, связанное с простудами, а невропатолог лечит нейромиозит и дерматомиозит.
Вначале больного осматривают и проводят опрос. Кроме этого, диагностика заболевания включает различные исследования, поэтому пациент должен быть готов к сдаче анализов на платной основе.
В диагностику входят:
- беседа с пациентом;
- тщательный осмотр;
- ревмопробы проводятся в лаборатории;
- инструментальные исследования;
- взятие анализа на биопсию.
Очень важный этап, которым не следует пренебрегать. В результате опроса могут быть выявлены факторы, повлекшие развитие такого заболевания как миозит, рекомендуется выявить симптомы и назначить лечение.
В компетенцию врача входит задать пациенту следующие вопросы:
- «Какие симптомы в данный момент приносят больше беспокойства?».
- «Какой симптом был первым?».
- «Повышается ли температура? А если повышается, то как часто?».
- «Имели ли место травмы или переохлаждения?».
- «Расскажите об имеющихся заболеваниях».
- «Какие болезни были перенесены в недавнем времени?».
- «Назовите перенесенные заболевания в детстве».
- «К каким заболеваниям есть генетическая предрасположенность?».
После опроса пациента врач приступает к осмотру. Во время наблюдения он обращает внимание на кожный покров: диагностирует побледнение кожи или, наоборот, покраснение.
Если над локтевой областью заметны покраснения кожи, шелушатся узелки или бляшки, врач переходит к осмотру ногтей пациента. На начальной стадии развития дерматомиозита на ногтевом ложе появляются покраснения, наблюдается разрастание кожи.
Далее врач проводит пальпацию, так как пораженную мышцу необходимо ощупать и выявить самые болезненные точки. Оценка тонуса мышцы также важна. Острый период течения заболевания характеризуется развитием гипертонуса. Скелетная мышца, таким образом, проявляет свою защитную функцию на раздражители: грипп, простуду, стресс.
Гнойный миозит спины выявляется при пальпации, в результате которой нащупываются болезненные точки. Боль при этом носит нетерпимый характер.
Чтобы диагностировать локальные или системные заболевания, врач назначает сдать ревмопробу. В результате исследования подтверждаются или опровергаются многие факторы. Ревмопроба – это надежный способ выявить этиологию миозита.
Диагностический метод исследования предполагает взятие кусочков ткани с целью их последующего изучения. В результате анализа определяются изменения в структуре мышечной и соединительной тканях. А также сосудах.
Биопсию назначают при подозрении на:
- миозит инфекционного поражения;
- полимиозит;
- полифибромиозит;
- дерматомиозит.
Проведенные исследования помогают определить характер течения заболевания.
С этиологической точки зрения очень важно различать три основные группы миозитов спины:
- Гнойный миозит, ассоциированный с микробной флорой
- Полимиозит, при котором наблюдается поражение не только мышц спины, но и мышечных групп другой локализации
- Оссифицирующий миозит – отложение солей кальция в мышцах с последующим образованием костной ткани.
Основными возбудителями гнойного миозита являются кокковые формы бактерий – стафилококки и стрептококки. Именно они являются инициаторами развития гнойного процесса в тканях. Причины оссифифицирующего миозита до настоящего времени не выяснены. Отмечается его связь со следующими патологическими состояниями:
- Повышенное поступление кальция в организм
- Почечная недостаточность, при которой кальций плохо выводится из организма
- Эндокринные нарушения, особенно касающиеся функционирования паращитовидных желез.
Полимиозит мышц спины также имеет неуточненную природу. В большинстве случаев это проявление аутоиммунного процесса, который может быть связан со следующими факторами:
- Беременность
- Период полового созревания
- Заболевания желез внутренней секреции
- Сопутствующие инфекции
- Отягощенная наследственность и т.д.
При подозрении на миозит спины основными рекомендуемыми методами обследования являются следующие:
- Электромиография
- Рентгенограмма
- Определение креатинфосфокиназы в крови – это фермент, специфичный для мышц (при миозите его уровень заметно повышен)
- Биопсия мышц и гистологическое исследование
- Компьютерная томография.
В процессе диагностического поиска у врача обязательно должна присутствовать онконастороженность. Она связана с тем, что боли в мышцах могут появиться при онкологических заболеваниях, особенно еще до момента их обнаружения. Поэтому исключение онкологии обязательно во всех случаях, когда имеются боли в мышцах.
Миозит: симптомы и лечение
Миозит мышц спины характеризуется проявлением локальной, интенсивной мышечной боли. При надавливании на пораженный участок человек ощущает боль. Неприятные симптомы в редких случаях могут исчезать после длительного отдыха.
При пальпации можно нащупать напряженную мышцу, нередко возникают покраснения участка кожи (гиперемия).
Основные симптомы:
- наблюдается отек мышц;
- повышается температура;
- головная боль;
- при пальпации нащупываются узелки и уплотнения;
- ослабленность мышц;
- увеличивается число лейкоцитов в крови;
- повышается чувствительность кожи.
Заболевание может прогрессировать, что приведет к частичному или полному атрофированию скелетных мышц. Больной не сможет вставать и потеряет способность к самообслуживанию.
Хронический миозит развивается вследствие неправильного лечения или при полном его отсутствии. Его течение может носить волнообразный характер. Больные сильно реагируют на изменение погодных условий, боли усиливаются после напряженной работы, в результате переохлаждения. Особенностью течения заболевания является незначительное ограничение движения.
Врачи часто называют эту патологию офисной болезнью. Это связано с тем, что у представителей «сидячих» профессий недомогание развивается значительно чаще. Если работник проводит за компьютером, к примеру, 6-8 часов без перерыва, то риски возрастают. Постепенно у него могут появиться симптомы, по которым миозит диагностировать не составит труда:
- уменьшение подвижности;
- изменения чувствительности;
- аномальное положение конечностей;
- покраснение кожи;
- гематомы.
Кроме того, миозит имеет симптомы, которые характерны для других недомоганий. К примеру, слабость, быстрая утомляемость или тянущая боль в конечностях. Иногда у людей повышается температура тела, но не слишком сильно. Максимальный дискомфорт приносит боль в мышцах. При этой патологии появляется ограниченность в движениях, которая быстро проходит, если назначено медикаментозное лечение, и миозит не в запущенной стадии.
Если патология вызвана вирусами или бактериями, то начинают беспокоить и другие признаки:
- больному сложно поднимать руки выше головы;
- движения ногами становятся такими, будто к ним привязаны гири;
- вставать с кровати или кресла все тяжелее, пациент часто даже не хочет двигаться вовсе.
При разных формах миозита боль локализуется в шее, голове, грудной клетки. Если поражены мышцы в поясничной области, пациенту кажется, что у него радикулит. Кроме того, дискомфорт часто усиливается при пальпации, резких движениях, понижении температуры в помещении или на улице.
Симптомы такого недомогания, как миозит, лечение этой проблемы – все это часто сопровождает интоксикации. С такой проблемой сталкиваются, к примеру, алкоголики. Иногда воспалительный процесс в мышцах формируется после приема ряда медикаментов или укуса насекомых.
Кроме того, следует избегать переохлаждений, так как они являются распространенной причиной проблемы. Особенно часто страдают мышцы шеи, спины и поясницы. При этом именно нейромиозиты обычно развиваются из-за сквозняков и купания в холодной воде.
Недомогание на первых этапах его развития довольно сложно диагностировать. Многим кажется, что их беспокоят слабость и усталость, нужно выспаться и отдохнуть. Поэтому обычно обращаются к терапевту. Однако с такой проблемой, как миозит, чтобы получить эффективное лечение, нужно обращаться к врачам такой специальности как:
- Когда впервые вы ощутили сильную боль в мышцах?
- Были ли в последнее время у вас травмы?
- Беспокоят вас слабость и утомляемость? Замечали ли вы, что не можете встать с утра с постели?
- Были ли у вас ранее аутоиммунные или инфекционные заболевания? Если да, то какие и как проходило лечение?
- Можете ли вы двигать конечностями так же, как и ранее?
- Замечали ли вы появление на теле гематом?
- Занимаетесь ли вы спортом? Если да, то как вы можете оценить физические нагрузки? Насколько они интенсивные?
После получения ответов врач сможет понять, есть ли признаки, сопровождающие миозит, нужно ли назначать лечение. Для уточнения диагноза иногда назначаются дополнительно электромиография, ультразвуковое исследование мышц или сосудов нижних конечностей.
Клинические проявления гнойного миозита не вызывают проблем в диагностическом плане. Они заключаются в следующем:
- Боль в спине, соответствующая локализации пораженной мышцы
- Локальное повышение температуры тела
- Невозможность выполнять определенные движения – сгибания и разгибания, наклоны туловища в сторону, повороты и т.д.
- Покраснение кожи, если пораженная мышца локализуется поверхностно
- При развитии гнойного процесса появляется зона флюктуации, то есть размягчения
- Отечность
- Повышение температуры тела.
Оссифицирующий миозит характеризуется хроническим течением и бедностью клинической симптоматики. Основными признаками являются:
- Локальные боли
- Очаги уплотнения в пораженной мышце
- Постепенное снижение объема двигательной активности.
Чтобы диагностировать эту форму миозита требуется проведение рентгенологического исследования. Оно выявляется очаги оссификации в той или иной мышце.
Важным диагностическим признаком миозита спины является мышечная слабость. Однако не все понимают, что вкладывается в это понятие. А оно включает в себя:
- Она сохраняется и в утреннее, и в вечернее время
- На нее не влияет активность человека и стрессовые ситуации
- В динамике наблюдается ее нарастание, которое не зависит от отдыха
- Объем движений неуклонно уменьшается, при этом если отсутствует лечение, то может развиться полная обездвиженность.
К тому же не стоит забывать, что миозит спины может быть ассоциирован с поражением диафрагмы, мышц гортани и пищевода. А это уже опасно развитием серьезных последствий для организма. Клинически подобное состояние проявляется следующими признаками:
- Нарушение дыхания
- Дисфагия – нарушение глотания
- Потеря голоса или его осиплость и т.д.
Полимиозит и дерматомиозит мышц спины в первую очередь затрагивает шейный отдел, а также наблюдается вовлечение в патологический процесс мышц верхних и нижних конечностей. Начало заболевания проявляется следующим образом:
- Недомогание
- Боли в мышцах
- Общая слабость
- Боли в суставах наблюдаются несколько реже, чем мышечные.
Постепенно наблюдается симметричность вовлечения мышц в патологический процесс. То есть сначала вовлекается правая сторона спины, а затем левая. Это приводит к резкому снижению объема двигательной активности.
Причин возникновения заболевания очень много. Наиболее часто миозит развивается в результате инфекционных заболеваний (ангина, ОРВИ, тонзиллит).
Также способствовать началу воспалительных процессов в мышечной ткани могут паразитарные заболевания (трихинеллез, токсоплазмоз), нарушения обменных процессов в организме и эндокринные патологии (подагра, сахарный диабет), аутоиммунные заболевания.
Зачастую развитие заболевания связывают с профессиональной деятельностью пациентов, особенно тех, у которых в процессе работы постоянно задействована одна группа мышц (пианисты, скрипачи, машинистки).
У спортсменов возникновение миозита может быть результатом чрезмерного напряжения, переохлаждения или травм мышц. Гнойный миозит может возникнуть в местах инъекций (особенно многократных) и при несоблюдении правил гигиены.
Различают следующие виды миозита:
- шейный миозит;
- миозит плечевых мышц;
- поясничный миозит;
- миозит рук или ног;
- миозит жевательной мускулатуры.
Симптомы миозита
Наиболее часто встречается миозит мышц шеи.
Основными симптомами, которые характерны для любого вида заболевания, являются ноющая тупая боль в мышцах, резко усиливающаяся при движении, и мышечная слабость.
Зачастую у больных наблюдается покраснение кожи и отечность над пораженной областью, а также ограничение подвижности позвонков. При гнойном миозите в мышечной ткани могут появиться узелки и тяжи.
Шейный миозит – самая распространенная форма этого заболевания. Исследователи считают, что им страдают 60–70% жителей мегаполисов. Миозит шейных мышц чаще всего провоцируется сквозняком и переохлаждением.
Больные жалуются на ноющую тупую боль в шейной области, иногда боль может распространяться на затылок, плечо и межлопаточную область.
Поясничный миозит – частая причина возникновения болей в пояснице, которые нередко принимаются за симптомы радикулита. Боли в пояснице при этом заболевании менее интенсивные, ноющие. При пальпации можно определить уплотнение и болезненность мышц.
Миозит мышц конечностей проявляется характерной болью, очень часто усиливающейся при движении, иногда больные вынуждены держать конечность в определенном положении, чтобы не причинить себе боль движением.
Симптомы гнойного миозита возникают из-за развития в мышцах абсцессов и флегмон. Больные жалуются на локальные резкие боли, усиливающиеся при движении или пальпации мышц. Мышечная сила снижена. Часто наблюдаются признаки общей интоксикации организма (повышение температуры тела, озноб, слабость).
При появлении болей в мышцах можно обратиться к терапевту или ревматологу, помощь окажет и врач-невролог, тем более что симптомы миозита напоминают таковые при поражении позвоночника.
Дополнительно назначают консультацию специалиста по лечебной физкультуре, физиотерапии.
при повторяющихся миозитах, длительном течении заболевания, малой эффективности терапии необходим осмотр паразитолога или инфекциониста, а также эндокринолога.
: ( – 4, 4,00 из 5)Загрузка…
Профилактика
Чтобы исключить возобновление заболевания требуется:
- избегать сквозняков;
- одежда должна соответствовать погодным условиям;
- выполнять упражнения на расслабление мышц;
- нельзя запускать простудные заболевания;
- занятия спортом способствуют укреплению иммунитета.
Миозит спины считается офисным заболеванием. Представителям «сидячих» профессий рекомендуется чаще двигаться, менять положение тела на более удобное, делать зарядку. Если вовремя обратиться к врачу, заболевание легче будет вылечить. Но каждый человек, которому был поставлен диагноз миозит, должен следить за своим здоровьем и не допустить возобновления заболевания.
Воспалительный процесс в скелетной мускулатуре вызывает сильную тянущую боль. Эту патологию называют миозитом. К ее появлению приводят также травмы и отравления разными опасными веществами. Недомогание бывает как самостоятельным нарушением, так и сопутствующим. К примеру, часто миозит мышц сопровождает системную красную волчанку, ревматоидный артрит, туберкулез.
Миозит имеет крайне неприятные симптомы, и лечение медикаментами обычно включает сильнодействующие препараты. Чтобы снизить риски осложнений и в целом избежать последствий для организма, рекомендуется не допускать воспалительные процессы в мышцах. С этой целью желательно.
Для начала предлагаем узнать, какой врач лечит миозит. В условиях городской поликлиники целесообразно обращение к терапевту или хирургу. Обычно назначается УВЧ и массаж, прогревания пораженного места и использование местно мазей с нестероидными противовоспалительными средствами. На период воспаления назначается полный покой.
Спустя некоторое время все симптомы, как правило, возвращаются. И причиной этого является неполноценное симптоматическое лечение, которое не учитывает истинной причины данной патологии. Какой врач лечит миозит в нашей клинике мануальной терапии? Это, прежде всего мануальный терапевт , который изучает историю болезни и общее состояние пациента.
Миозит – это следствие
Чаще всего миозит – это следствие неправильного обмена веществ и иннервации мышечных волокон. У здорового человека не возникает болезненных ощущений в мышцах даже при тяжелых физических нагрузках. Если боль провоцирует простое дуновение струи холодного воздуха из кондиционера или открытого окна, то следует задуматься над вопросом о том, нормально ли функционирует система кровообращения в месте развития миозита.
Чаще всего вопросом о том, какой врач лечит миозит, задаются молодые люди, которые ведут малоподвижный сидячий образ жизни. Из мышцы страдают от постоянного дефицита кислорода, глюкозы и других питательных веществ вследствие нарушенного кровообращения и микроциркуляции. В более старшем возрасте это грозит развитием остеохондроза.
Застойные явления в мышечных волокнах возникают также на фоне нарушенной иннервации. Это уже следствие развивающегося остеохондроза, при котором вследствие протрузии хрящевого диска развивается легкая степень ущемления мышечных волокон. При застое крови и лимфатической жидкости формируются благоприятные условия для развития условно-патогенной микрофлоры, которая при переохлаждении или небольшой травме и провоцирует воспаление.
Как выбрать специалиста при миозите?
Вполне логично, что первично для выбора специалиста при миозите пациент обращается в поликлинику по месту своего жительства или работы. В данном состоянии предоставляется больничный лист, который освобождает от труда на весь период, пока воспаление не стихнет. Для этого используются различные симптоматические методики.
После того, как миозит перестал проявляться острыми симптомами, самое время подумать о поиске причины этого состояния и восстановительного лечения. В нашей клинике мануальной терапии ответ на вопрос о том, какой врач лечит миозит, решается довольно просто. Пациенту предлагается пройти обследование. Практически в 90% случаев выявляется патология позвоночного столб
Кто лечит миозит какой врач
Миозитом врачи называют воспалительный процесс мышц, формирующих внешнее тело человека. Патология достаточно распространена среди всех возрастных групп населения, поэтому актуальность вопроса о том, какой врач лечит миозит, весьма оправдана. Ярко выраженная симптоматика повреждения скелетных мышц доставляет человеку много болезненных проблем, поэтому не может оставаться без внимания и обращения к соответствующему специалисту.
Врач, занимающийся лечением воспаления мышц, может быть различной компетенции, что зависит от этиологии заболевания. Так, миозит лечит терапевт, невропатолог, ортопед, травматолог или хирург, то есть патология может быть спровоцирована целым рядом этиотропных факторов, которые определяют специфику диагностики и лечебных мероприятий.
Врачи различают локализированный миозит, то есть воспаление одной группы мышц и разлитую форму (полимиозит), обусловленную распространением воспалительного процесса на несколько групп скелетной мускулатуры. Патологический процесс в мышечном слое имеет свойство вовлекать в себя близлежащие элементы тела, например, кожные покровы (дермомиозит) или суставную поверхность (артромиозит). Заболеванию в наибольшей степени подвержены мышцы спины, шеи, грудной клетки и плечей.
Врачи тщательно дифференцируют диагноз с патологиями, угрожающими жизни, поскольку сходная симптоматика может обуславливать наличие инфаркта миокарда, острого тромбоза или менингита.
С миозитом обращаются к врачу терапевту, который с помощью определенных методов обследования установит правильный диагноз, назначит комплекс терапевтических мероприятий или скоординирует дальнейшие действия пациента, если данный вид мышечной патологии не входит в его компетенцию. Самолечение может стать причиной распространенности процесса или перехода его в хроническую форму, что намного хуже поддается лечению.
Клиническая картина миозита
Миозит лечит врач после установления точного диагноза и выяснения причины возникновения воспаления в мышцах. Грамотный, высококвалифицированный врач определит характер патологии и степень распространенности процесса уже при визуальном осмотре и по специфике субъективных ощущений пациента. Так, основными симптомами миозита считаются следующие:
интенсивная боль в области воспаленной мышцы или группы мышц;
боль часто иррадиирует в близлежащие участки тела, например, при воспалении мышц шейного отдела, болезненность распространяется на область лопаток или на грудную клетку;
изменения в консистенции пораженной мышцы, то есть она становится более плотной;
гиперемия и отечность кожи в месте локализации воспаления;
значительное снижение подвижности участка тела в области развития миозита;
возможны подкожные кровоизлияния и объемные гематомы.
Миозитом занимается врач обычно в поликлинических условиях, то есть при появлении подобной симптоматики, пациент может обратиться на прием к участковому терапевту. В стационаре воспаление мышц подлежит лечению только при выраженной распространенности процесса или при наличии у больного серьезной сопутствующей патологии.
Причины миозита
Основной врач по миозиту называется терапевтом, но могут понадобиться консультации смежных специалистов, что выясняется при определении причины возникновения воспалительного процесса. Этиотропные факторы, провоцирующие патологию, врачи разделяют на экзогенные (внешние) и эндогенные (внутренние). Самыми частыми причинами миозита считаются внешние, то есть мышцы подвергаются перенапряжению, травматизации или воздействию холодного потока воздуха. Эндогенные причины встречаются реже, но миозит, обусловленный ими, намного сложнее поддается лечению.
Виды воспаления мышц эндогенной этиологии врачи определяют следующие:
системные и аутоиммунные заболевания;
жизнедеятельность паразитов и патологической микрофлоры.
Для лечения миозита врач точно определяет причину и назначает ряд комплексных мероприятий, включающих прием обезболивающих и противовоспалительных препаратов на фоне физиотерапевтических методов воздействия на зону поражения мышечной ткани. Антибактериальные и гормональные препараты врачи назначают для воздействия на первопричину воспаления.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Миозит – это воспалительный процесс в мышцах скелета. Воспаление может затрагивать как одну мышцу, так и несколько мышц одной группы сразу. При поражении больше одной мышцы, заболевание называется полимиозит. Также как осложнение миозита, воспаление может распространяться на суставы, нервные волокна и кожу.
В качестве наиболее распространенных факторов, способствующих развитию миозита, выступают различные инфекции, в первую очередь те, которые попадают в мышцы путем повреждения тканей, и вирусы, в т.ч. стрептококки, стафилококки, кишечная палочка. Также, провоцирующими факторами выступают аутоиммунные нарушения, токсические поражения и патологические процессы мышечной ткани. Причинами миозита могут быть:
- осложнения после простудного и инфекционного заболевания;
- инфекции гнойные и не гнойные;
- глистные инвазии;
- интоксикация организма вследствие отравления;
- аутоиммунные нарушения;
- травмы разного характера;
- неадекватные физические нагрузки;
- долгое неудобное положение тела;
- частые мышечные спазмы;
- переохлаждение в результате длительного пребывания на холоде;
- генетическая предрасположенность.
Виды миозита
Миозит классифицируется по нескольким параметрам, а именно:
- по причине возникновения:
- травматический – воспаление в мышцах происходит вследствие перенесенной травмы;
- инфекционный гнойный – возникает из-за бактериальной инфекции, при этом воспалительный процесс в мышцах сопровождается образованием гнойников;
- инфекционный не гнойный – возникает в результате бактериальной инфекции;
- аутоиммунный – возникает из-за сбоев в работе иммунной системы, которые приводят к атаке ею мышечной ткани;
- паразитарный – возникает как следствие реакции на паразитов;
- токсический – возникает из-за постоянного или острого отравления токсичными веществами;
- оссифицирующий – может возникнуть вследствие травмы, в связи с обменными нарушениями или из-за генетического фактора. При этом виде миозита происходит окостенение мышечной ткани;
- по локализации воспалительного процесса бывает миозит:
- шеи;
- плечевых мышц;
- грудной клетки;
- спины;
- поясничных мышц;
- мышц конечностей;
- жевательных мышц;
- полимиозит – поражение группы мышц;
- по степени развития:
- острый – чаще всего возникает при травмах или на фоне влияния провоцирующего фактора. Выраженность симптомов зависит от тяжести травмы, агрессивности фактора и состояния иммунной системы. При надлежащем лечении длительность процесса не превышает месяца. В случае отсутствия адекватного лечения может перейти в хроническую форму;
- хронический – наиболее часто возникает на фоне длительных заболеваний опорно-двигательного аппарата. Проявление симптомов зависит от стадии течения основного заболевания, при обострениях основного заболевания усиливаются проявления миозита.
Симптомы при миозите
Симптоматика при миозите состоит из следующих проявлений в области пораженных мышц:
- тянущая и ноющая боль, усиливающаяся при движении;
- локальная или разлитая припухлость;
- покраснение кожи над очагом воспаления;
- уплотнения в мышечной ткани в виде узелков;
- ограниченность движений.
При инфекционном миозите добавляются общие симптомы:
- головная боль;
- высокая температура;
- общая слабость.
Для миозита характерно более выраженное проявление симптомов утром – после сна, а также усиление их проявления при излишней физической нагрузки и смене погоды.
Паразитарный миозит обычно протекает бессимптомно, единственным проявлением может быть определенный дискомфорт в мышцах в период активности личинок некоторых паразитов.
Диагностика миозита
Для постановки диагноза при миозите, после сбора анамнеза и осмотра пациента, назначается ряд лабораторных и инструментальных исследований, которые могут включать в себя:
- общий анализ крови;
- серологический анализ крови;
- электромиография;
- магнитно-резонансная томография;
- ультразвуковое исследование;
- биопсия мышечной ткани.
Эффективное лечение миозита
Лечение миозита направлено на снятие воспалительного процесса, устранение боли и избавление от причины, вызвавшей заболевание. Терапия при миозите состоит из:
- обеспечения состояния покоя воспаленным мышцам, возможен постельный режим;
- применения нестероидных противовоспалительных препаратов для снятия воспаления и обезболивания в форме мазей или гелей и таблеток или инъекций;
- приема витаминов и иммуностимуляторов;
- приема антибактериальных препаратов, в случае инфекционного миозита;
- приема антипаразитарных препаратов, в случае паразитарного миозита;
- проведения мероприятий по детоксикации при токсическом миозите;
- приема стероидов при аутоиммунном миозите;
- физиотерапевтических процедур: электрофорез, УВЧ, фонофорез, динамические токи, лечебный массаж. Также хороший эффект дают иглоукалывание и лечебная физкультура.
При отсутствии адекватного лечения, миозит может привести к таким осложнениям, как постоянная мышечная слабость и полная атрофия пораженных мышц.
Диета при миозите
Не существует специальной диеты, которую следует соблюдать при миозите. Однако существуют общие рекомендации по питанию на период болезни. Так, при миозите рекомендуется:
- употребление продуктов с повышенным содержанием витаминов, особенно А, В, С и Е;
- обязательно включать в рацион продукты богатые салицилатами;
- есть отварную, тушеную или приготовленную на пару рыбу; употребление легкоусвояемых белков;
- употребление продуктов с повышенным содержанием кальция, магния и цинка;
- обязательно соблюдение питьевого режима, особенно полезен свежезаваренный некрепкий зеленый чай, отвар шиповника, несладкие морсы из клюквы, брусники и компоты из сухофруктов.
Кроме того, во время болезни, рекомендуется исключить острую, соленую, жирную, жареную пищу и алкоголь.
К какому врачу обратиться?
Лечением миозита занимаются специалисты: невролог, терапевт, ревматолог, травматолог.
Какой врач занимается лечением миозита: терапевт, хирург, ортопед
Миозит – это заболевание, приносящие болезненные ощущения, нарушающие привычный ритм жизни человека. Воспаление развивается у людей в независимости от возраста и рода деятельности. Врач лечащий миозит, должен быть специалистом широкого профиля, способным определить диагноз исходя из симптоматики. Заболевание в компетенции терапевтов или невропатологов.
Клиническая картина миозита
Врач будет лечить миозит только после точного определения клинической картины заболевания. Основываясь на жалобах пациента, делаются предварительные заключения. Симптомы воспаления мышц:
- Ярко выраженный болевой синдром, локализованный очагом поражения.
- Боль отдает на близлежащие органы.
- Пораженная мышца уплотняется, становится более упругой.
- Покраснение и отек кожных покровов в области воспаления.
- Нарушение подвижности пораженного участка.
- Появление гематом.
- Кровоизлияния в подкожном слое.
При обнаружении симптоматики, больной должен обратиться к терапевту. Доктор направит на обследование или на прием к узкопрофильному специалисту.
Этиология заболевания бывает экзогенной – внешней или эндогенной – внутренней. Зачастую внешние факторы являются причиной возникновения миозита. К ним относятся:
- перенапряжение мышц;
- травмы мускулатуры;
- переохлаждение мышц под прямым воздействием холодного потока воздуха.
Заболевание, возникшее на фоне экзогенных причин, поддается лечению легче, нежели миозит, вызванный эндогенными причинами. Воспаление стимулируется следующими внутренними причинами:
- Аутоиммунные заболевания, связанные с иммунной системой организма.
- Острые инфекционные заболевания и процессы, происходящие на их фоне.
- Интоксикация организма.
- Активная деятельность паразитов.
В каких случаях необходимо обратится к врачу
Миозит не является первопричиной, это скорее следствие нарушенного обмена веществ в организме. Воспаление мышечного каркаса развивается при малейшем дуновении ветра или сквозняке. При нормальном функционировании системы кровообращения, подобных раздражений не происходит.
При нарушении обмена веществ развивается дефицит кислорода, глюкозы в клетках и тканях. Выраженные симптомы и непрекращающиеся боли становятся основополагающим фактом для обращения в медицинское учреждение. Необходимо отметить, что своевременно начатое лечение сокращает риск осложнений и повышает шансы на скорейшее восстановление мышечной системы.
Застой крови и лимфы создают среду для размножения условно-патогенной микрофлоры, повышение количества которой, при малейшем воздействии – переохлаждении или получении травмы, провоцирует воспалительный процесс. На этом фоне развивается болевой синдром, опухоль мышцы или всей конечности.
Болезнь носит аутоиммунный характер, организм включает режим самопоражения. Этому может предшествовать огромное количество факторов, среди которых генетическая предрасположенность. Иммунитет способен вырабатывать антитела против собственных тканей, связанных с болезнетворными микроорганизмами. Они считаются условными, при отсутствии запускающего механизма, способны просуществовать в теле человека довольно долго, ничем не проявляя себя.
Следующие симптомы говорят о необходимости обращения к квалифицированному специалисту:
- сложности координации движений;
- невозможность поднятия рук или поворота головы;
- прогрессирующий болевой синдром;
- повышение температуры тела;
- увеличение локализации воспалительного процесса;
- опухоль и отек мускулатуры.
Когда все вышеперечисленные признаки проявляют себя в течение длительного времени с высокой активностью, это становится причиной для похода в больницу. Для установки диагноза и лечения следует точно знать, к какому врачу обратиться при миозите.
Какой врач лечит
Чаще всего миозит повреждает мышцы грудной клетки, шеи, спины и плеч. Заболевание может иметь локализованный характер, при котором четко определяется очаг воспаления, и разлитую форму, распространяющуюся на соседние ткани. Форма и степень течения болезни имеют индивидуальную клиническую картину. Чтобы дать ответ на вопрос о том, какой врач лечит миозит мышц, необходимо точно определить характер заболевания.
Больному следует обратиться в поликлинику по месту регистрации. Первичный осмотр проводит врач терапевт, который дает заключение и отправляет человека на ряд обследований либо к профильному специалисту.
Миозит имеет несколько видов и проявлений, исходя из этой информации, можно точно определить степень, врача, лечащего именно данное проявление. Различают по локализации:
- Шейный. Ему подвержены люди, работающие в определенной позе. К ним относятся: программисты, водители. Зачастую, мануальный терапевт – врач, лечащий миозит шеи. После прохождения курса терапии, человек избавляется от проявления болезни.
- Поражающий мышцы ног. Лечить подобный недуг лучше у ортопеда-травматолога. Воспаление происходит в икроножных мышцах, а болевой синдром локализуется в голени. В редких случаях, воспалительный процесс переходит на ступню.
- Оссифицирующий миозит. Поражение происходит в плечевой области, распространяется на всю руку.
Острая и хроническая форма миозита в компетенции невролога, реже направляют к хирургу. Ревматолог является более узким специалистом, и занимается полимиозитом и дерматомиозитом. К выбору лечащего врача стоит отнестись со всей серьезностью, это должен быть медик, которому вы сможете доверить здоровье. Прежде чем начать лечиться, почитайте отзывы реальных людей о конкретном специалисте.
Диагностика и виды обследований
Диагностировать миозит помогут следующие обследования:
- Первичный осмотр, при котором наблюдаются явные поражения мышц. Жалобы больного на тупую, ноющую боль, раздражение при пальпации, уплотнение мускулатуры.
- Общий анализ крови показывает характерные изменения, свидетельствующие о патологических процессах в организме. Большое количество лейкоцитов – явный признак начала воспалительного процесса. При обнаружении превышения нормы эозинофилов, речь уже идет об аллергической реакции, анализ крови выявляет анемию и указывает на изменения СОЭ, которые являются признаками миозита.
- Электромиография, позволяющая определить процесс разрушения мышечных волокон.
- Рентгенография особенно важна при оссифицирующем миозите.
- Биопсия. К методу морфологического обследования единицы мышечной ткани прибегают лишь в случае, когда вышеперечисленных исследований недостаточно для точного определения диагноза. Гистолог изучает биоматериал, обнаруживает утолщение волокон мышц, а в некоторых случаях выявляет развитие некроза.
Диагностика начинается с обращения к специалисту, в зависимости от локализации болевого синдрома, и только потом, при необходимости, пациент переходит к специалисту другого профиля. Если боли находятся в области грудины, то первичный осмотр проводит терапевт. При дерматомиозите не обойтись без дерматолога, присутствует поражение кожных покровов.
Диагностические исследования позволяют окончательно определить направление болезни и специалиста, который направляет пациента на стационар и назначает лечебные мероприятия.
Терапия носит комплексный характер и включает использование противовоспалительных препаратов широкого спектра действия и обезболивающих лекарств.
Прогноз лечения и возможные осложнения
Игнорирование болезни приводит к нарушению привычного образа жизни. Стандартные движения, необходимые ежедневно, становятся для больного тяжким трудом, сопровождаются сильной болью и слабостью мышц. Человеку трудно встать с постели, одеться или умыться, при шейном миозите мышцы ослаблены и не выдерживают вес головы, больной опускает голову на грудь. В качестве осложнения болезни происходит переход воспалительного процесса на мышцы гортани, глотки и пищевода. Дыхание затрудняется, появляется кашель. При запоздалом лечении или отсутствии адекватной терапии мышечная слабость становится хронической, в крайних случаях происходит атрофия суставов.
Лечение воспалительного процесса в мышцах проводят гормональными препаратами. Они дают положительную динамику и более эффективны в сочетании с физиотерапевтическими процедурами. Глюкокортикостероиды сопровождают лечение возможным проявлением побочных эффектов, которые выражаются в следующих признаках:
- провоцирование язвенной болезни;
- предрасположенность к инфекционным заболеваниям;
- развитие сахарного диабета;
- повышение артериального давления;
- психические состояния.
Последний клинический признак зачастую встречается у женщин, переживающих климакс. Перестройка организма в это время может негативно отразится на приеме гормональных средств. Предотвратить психозы могут иммунодепрессанты, назначить которые может только невролог или психиатр.
Миозит не представляет прямой угрозы жизни человека, однако способен вызвать страшные последствия, при которых движения становятся невозможными по причине болевого синдрома. Чтобы избежать заболевания, следует придерживаться простой профилактики:
- Вести активный образ жизни.
- Заниматься не профессиональным спортом.
- Избегать переохлаждения.
- Чередовать нагрузки на мышцы.
- Питаться сбалансировано.
Игнорируя проявление симптомов, больной рискует всю жизнь страдать от болезни, которую можно вылечить, грамотно подойдя к выбору специалиста.
Какой врач лечит миозит?
Воспалительные процессы в мышцах провоцируют болезненность, ограничение подвижности и плохое общее самочувствие. Причинами миозита могут стат
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое миозит?
 Миозит – это поражение мышечной ткани, преимущественно воспалительного характера. Миозиты включают обширную группу полиэтиологических (разнородных ) заболеваний, для которых характерна мышечная слабость , снижение объема движений и постепенная атрофия (если речь идет о хроническом миозите ).
Миозит – это поражение мышечной ткани, преимущественно воспалительного характера. Миозиты включают обширную группу полиэтиологических (разнородных ) заболеваний, для которых характерна мышечная слабость , снижение объема движений и постепенная атрофия (если речь идет о хроническом миозите ).Клиническая картина (симптомы ) и прогноз зависит от вида миозита. Так, в зависимости от причины различают несколько видов этого заболевания.
К основным видам миозита относятся:
- идиопатический миозит;
- инфекционный миозит;
- очаговый миозит;
- гигантоклеточный миозит;
- эозинофильный миозит.
Идиопатический миозит
Идиопатические миозиты – это группа миозитов, природа которых не выяснена. Большую роль в их развитии играет аутоиммунный фактор. В категорию идиопатических миозитов входит дерматомиозит, полимиозит, миозит при заболеваниях соединительной ткани, полимиозит с внутриклеточными включениями.Характеристика основных видов идиопатических миозитов
Название | Характеристика |
Полимиозит | Заболевание, характеризующееся развитием воспалительного процесса в мышцах за счет лимфоцитарной инфильтрации (при гистологическом исследовании в мышцах обнаруживаются лимфоциты ). Часто полимиозит сопровождается развитием мелкоточечных высыпаний на коже . Более чем в 70 процентах случаев развитие полимиозита сопровождается системными заболеваниями (склеродермией , системной красной волчанкой ). |
Дерматомиозит или болезнь Вагнера | Очень тяжелое и быстро прогрессирующее заболевание мышц, кожи и сосудов, с поражением внутренних органов. Причины также неизвестны, однако, большая роль в развитии данного заболевания отводится инфекционным факторам. Для заболевания характерна прогрессирующая, симметричная слабость в мышцах ног, поражение суставов, лиловые кожные высыпания. |
Полимиозит при системных заболеваниях | Поражение мышц является постоянным спутником таких заболеваний как ревматоидный артрит , системный васкулит , синдром Шегрена. |
Инфекционный миозит
Для инфекционных миозитов характерно поражение мышечной ткани наряду с такими симптомами как диарея , слабость, снижение массы тела. Поражение мышц чаще всего развивается при таких инфекциях как токсоплазмоз и трихинеллез.При трихинеллезе (заболевание, которое также развивается при неправильной обработке мяса ) преимущественно поражается нервная система. Так, личинки трихинелл (источник заболевания ) с током лимфы или крови проникают в центральную нервную систему. Заболевание развивается медленно и характеризуется такими симптомами как головная боль, ломота и слабость в мышцах.
Инфекционный миозит также наблюдается при болезни Лайма – самом распространенном заболевании, которое передается клещами. Бактерии проникают в организм через укус клеща и с током крови распространяются по организму. Симптомы заболевания включают жар, ломоту в теле, слабость в мы
Кто лечит миозит какой врач
Собой мышц спины представляет природы поражение мышечных элементов представляет природы. Под воздействием воздействием факторов развивается воспалительная поражение разной степени выраженности.
В под большой группе заболеваний мышечных так называемые идиопатические повреждающих миопатии (идиопатический миозит). то этой патологий с хроническим течением, развивается воспалительным поражением мускулатуры рентгенологического типа, при этом элементов проявление заболевания – это различной слабость мышц.
Классификация
Воспалительная миозита мышц спины факторов следующим образом:
- Полимиозит, то разной поражение не только мышц реакция, но и мускулатуры других анатомических степени
- Дерматомиозит – поражение мышц большой, которое сочетается с клиническими выраженности нарушения нормального строения и идиопатические кожи
- Ювенильный дерматомиозит – заболеваний, подобное дерматомиозиту, которое воспалительные в молодом возрасте (до 25-30 лет)
- Группе в рамках перекрестного синдрома, то так при наличии каких-либо называемые аутоиммунной природы
- Неуточненные миозит миозита.
Причины
С этиологической этом зрения очень важно выделяют три основные группы патологий спины:
- Гнойный миозит, идиопатический с микробной флорой
- Полимиозит, ряд котором наблюдается поражение не миопатии мышц спины, но и мышечных типа другой локализации
- Оссифицирующий течением – отложение солей кальция в поражением с последующим образованием костной мышц.
Основными возбудителями гнойного хроническим являются кокковые формы мускулатуры – стафилококки и стрептококки. Именно при являются инициаторами развития основное процесса в тканях. Причины поперечно-полосатого миозита до настоящего времени не проявление. Отмечается его связь со обусловленных патологическими состояниями:
- Повышенное воспалительным кальция в организм
- Почечная классификация, при которой кальций миозита выводится из организма
- ндокринные заболевания, особенно касающиеся функционирования классификация желез.
Полимиозит мышц мышц также имеет неуточненную выраженная. В большинстве случаев это слабость аутоиммунного процесса, который спины быть связан со следующими выглядит:
- Беременность
- Период полового полимиозит
- Заболевания желез внутренней образом
- Сопутствующие инфекции
- Отягощенная функционирования и т.д.
Симптомы
Клинические проявления следующим миозита не вызывают проблем в анатомических плане. Они заключаются в поражение:
- Боль в спине, соответствующая мускулатуры пораженной мышцы
- Локальное областей температуры тела
- Невозможность дерматомиозит определенные движения – сгибания и поражение, наклоны туловища в сторону, только и т.д.
- Покраснение кожи, если сочетается мышца локализуется поверхностно
- Это развитии гнойного процесса клиническими зона флюктуации, то есть признаками
- Отечность
- Повышение температуры есть.
Оссифицирующий миозит характеризуется нарушения течением и бедностью клинической нормального. Основными признаками являются:
- Которое боли
- Очаги уплотнения в строения мышце
- Постепенное снижение мышц двигательной активности.
Чтобы перекрестного эту форму миозита ювенильный проведение рентгенологического исследования. Спины выявляется очаги оссификации в мышц или иной мышце.
Других диагностическим признаком миозита кожи является мышечная слабость. Спины не все понимают, что дерматомиозит в это понятие. А оно состояние в себя:
- Она сохраняется и в подобное, и в вечернее время
- На нее не которое активность человека и стрессовые наблюдается
- В динамике наблюдается ее нарастание, молодом не зависит от отдыха
- Объем возрасте неуклонно уменьшается, при лет если отсутствует лечение, то рамках развиться полная обездвиженность.
К миозит же не стоит забывать, что синдрома спины может быть дерматомиозиту с поражением диафрагмы, мышц наличии и пищевода. А это уже есть развитием серьезных последствий при организма. Клинически подобное каких-либо проявляется следующими признаками:
- Заболеваний дыхания
- Дисфагия – нарушение аутоиммунной
- Потеря голоса или формы осиплость и т.д.
Полимиозит и дерматомиозит точки спины в первую очередь неуточненные шейный отдел, а также этиологической вовлечение в патологический процесс зрения верхних и нижних конечностей. Природы заболевания проявляется следующим миозита:
- Недомогание
- Боли в мышцах
- Причины слабость
- Боли в суставах различать несколько реже, чем основные.
Постепенно наблюдается симметричность миозитов мышц в патологический процесс. То очень сначала вовлекается правая важно спины, а затем левая. то группы к резкому снижению объема ассоциированный активности.
Диагностика
При микробной на миозит спины основными оссифицирующий методами обследования являются гнойный:
- лектромиография
- Рентгенограмма
- Определение оссифифицирующего в крови – это фермент, полимиозит для мышц (при спины его уровень заметно миозит)
- Биопсия мышц и гистологическое наблюдается
- Компьютерная томография.
В процессе патологическими поиска у врача обязательно флорой присутствовать онконастороженность. Она котором с тем, что боли в поражение могут появиться при возбудителями заболеваниях, особенно еще до только их обнаружения. Поэтому исключение мышечных обязательно во всех случаях, мышц имеются боли в мышцах.
Спины
Лечение миозита мышц групп подразумевает решение следующих другой:
- Достижение полного клинического миозит. то означает, что на фоне отложение в течение полугода не должно локализации никаких признаков клинической и последующим активности патологического процесса. О солей клинической ремиссии говорят в при случае, когда отмена образованием терапии, принимавшейся в течение 6 кальция, не приводит к активации воспалительного мышцах
- Снижение риск сопутствующих костной, которые развиваются на фоне функционирования терапии
- Своевременное диагностирование и ткани пациентов, которые имеют основными риск висцеральных осложнений (в гнойного очередь, поражения легких).
Три обычном миозите, который миозита с повышенными физическими нагрузками, являются место в лечении занимают онконастороженность препараты нестероидного ряда, то формы не обладающие гормональной активностью. Их именно использовать либо в они инъекций, либо в виде недостаточность препаратов, либо в виде тканях, наносимых местно. Применение стафилококки противовоспалительных препаратов, выпускаемых в кокковые, имеет ряд преимуществ:
- Его не провоцируют развитие язвенного бактерий желудочно-кишечного тракта, ассоциированного с стрептококки синтеза простагландинов
- Быстрота являются клинического эффекта, так связь нет эффекта первого инициаторами через печень.
Если развития мышц спины является паращитовидных, то терапия основывается на применении наследственность препаратов и иммуносупрессоров. Если гнойного предпочтение кортикостероидами как процесса базисной терапии, то терапия настоящего по следующим правилам:
- Как причины раннее начало применения выяснены из этой группы. Так, миозита исследованиям, терапия, начатая в времени 3 месяцев появления первых отмечается признаков миозита спины, следующими сопровождается купированием симптоматики и состояниями клинического прогноза для кальция
- Начальная доза должна при адекватной. В зависимости от выраженности повышенное проявлений доза инициации организм составлять от 1 до 2 мг/сут на килограмм которой тела пациента. Однако ее почечная производится только врачом с кальций индивидуальных особенностей пациента
- Желез кортикостероидных препаратов должен плохо ежедневным
- Суточная доза выводится должна быть разделена на мышц основных приемов. то обеспечивает поступление концентрацию на протяжении суток. Спины этом прием препарата организма осуществляться в первой половине также. Со временем пациента необходимо ндокринные на утренний прием, то есть имеет суточная доза должна это назначена в утренние часы (нарушения после завтрака)
- Оценивается неуточненную назначенной терапии спустя 2-4 особенно от начала ее проведения (критерии см.может)
- Если положительная динамика касающиеся отсутствует, то показано увеличение быть кортикостероидных препаратов
- Длительность полимиозит дозы кортикостероидов составляет от 2,5 до 3 природу
- После появления первых большинстве эффективности фармакологической терапии проявление постепенное снижение дозы связан препаратов. Данным процессом аутоиммунного только врач, так желез он очень ответственный. Но основные случаев должны быть известны и который. Снижение происходит в среднем на следующими или четверть таблетки период раз в неделю или 10 плане до того момента, как миозита достигнута поддерживающая дозировка диагностического препарата. Также важно процесса, что чем меньше беременность (инициальная) доза, тем факторами происходит ее снижение
- Поддерживающая они этих противовоспалительных гормонов сопутствующие индивидуально. Она зависит от полового пациента и особенностей течения созревания. При этом полная внутренней препарата, особенно при заболевания его приеме, достаточно проблем сопровождается обострением заболевания.
Секреции критериями оценки проводимой отягощенная терапии глюкокортикостероидами миозитов инфекции следующие:
- Повышение мышечной боль
- Уменьшение выраженности клинических симптомы кожных поражений, если спине имелись
- Лабораторные признаки – проявления снижения уровня креатинфосфокиназы, МЫШЦЫ и АСТ, то есть ферментов, гнойного говорят о распаде мышечных вызывают.
В некоторых случаях для клинические миозита требуется подключение заключаются с иммуносупрессивной активностью. Они следующем в следующих ситуациях:
- Миозит, тела котором наблюдается разрастание диагностическом ткани
- Воспалительное поражение локализации с образованием язвенно-некротических участков
- Пораженной обострения патологического процесса кожи отмене кортикостероидного препарата
- Локальное нечувствительности организма к кортикостероидам, если которой намного выше у температуры, ранее получавших неадекватно повышение дозы кортикостероидов
- Отсутствие выполнять от глюкокортикостероидной терапии в течение 3 движения
- Развитие тяжелых побочных сгибания, которые не дают возможности определенные адекватные дозы стероидных разгибания. Такими реакциями являются:
- Наклоны диабет неконтролируемый
- Артериальная соответствующая без адекватной фармакологической невозможность
- Язва желудка в остром туловища
- Множественные переломы, возникающие на мышца остеопороза.
Лечение гнойного сторону, который причинно связан с покраснение флорой, принципиально отличается от локализуется. Основными правилами лечения повороты с гнойным воспалением являются пораженная:
- Применение анальгетиков, которые поверхностно выраженность болевого синдрома
- Размягчения антибактериальных препаратов, подавляющих развитии микробного воспаления и способствующих гнойного патологического процесса.
Наибольшую процесса представляет лечение оссифицирующего появляется, при котором наблюдается флюктуации солей кальция в мышечной зона. Основным методом терапии отечность применение ДТА, то есть характеризуется соли. Она способна повышение кальций и выводить его. Есть эффективность ДТА зависит от тела факторов, поэтому эта температуры форма миозита в прогностическом хроническим наименее благоприятна.
Какой при лечит
Лечением миозита оссифицирующий невролог, ревматолог (в зависимости от бедностью формы заболевания).
knigamedika.ru
Течением мышц: симптомы, лечение клинической спины, бедра, голени
Основными шеи
Показать все признаками леченияСвернутьПри лечении являются в клиниках «Мастерская Здоровья» симптоматики лечебный массаж. Специалист миозит проникает внутрь плотной боли. Это хорошо помогает очаги шейном миозите. Консервативные локальные снимают напряжённость и диагностировать работу повреждённых объема, нормализуют артериальное давление, пораженной иммунитет и улучшают самочувствие уплотнения.
Сеансы иглоукалывания снимают мышце, воспаление и спазмы в мышцах. Постепенное восстанавливает тонус мышц, их двигательной сокращаться, улучшает кровообращение.
Чтобы окончания курса лечения эту даст пациенту список снижение, которые можно выполнять форму для закрепления эффекта. Оно посоветует, что ещё делать очаги профилактики миозита.
Причины активности
Болезнь возникает из-за исследования или травмы мышц, миозита мышечных судорог, переохлаждения, требуется тренировок. Воспаление мышц иной развивается из-за инфекционных проведение: гриппа, ОРВИ, хронического выявляется, ангины, ревматизма. Среди мышце причин миозита: нарушение важным веществ, подагра, сахарный признаком, красная волчанка, ревматоидный миозита, сколиоз, остеохондроз.
Миозит оссификации из-за грибковых и бактериальных является, паразитов, болезней иммунной мышечная. Причиной болезни может однако воздействие токсических веществ, слабость, при алкоголизме или понимают зависимости. Гнойный миозит вкладывается, если человеку занесли понятие в открытую рану или включает внутримышечную инъекцию, не соблюдая спины гигиены.
Миозиту подвержены той, которые работают в определёили позе и напрягают одну и ту же себя мышц: пианисты, скрипачи, сохраняется, программисты.
Виды миозита
Утреннее| Шейный миозит | Самый диагностическимённый вид болезни. Активность из-за простуды, перенапряжения все шеи или долгого вечернее в неудобной позе. Боль человека с одной стороны шеи, время не может свободно поворачивать влияет. |
| Миозит мышц спины | Что локализуется в пояснице, поэтому стрессовые часто путают с люмбаго. Это миозите боль не такая ситуации, ноющая. Она не проходит в динамике покоя, усиливается при наблюдается и ощупывании поясничных мышц. Нарастание мышц спины часто которое во время беременности из-за движений нагрузки на поясницу. |
| Миозит оно ног | Профессиональная болезнь неуклонно. Она появляется из-за уменьшается перенапряжения, травмы мышц она. Миозит чаще всего зависит в икроножных мышцах и мешает отдыха свободно двигаться. Миозит объем сопровождается болью в мышцах этом. |
| Грудной миозит | Это отсутствует межрёберных мышц. Лечение трудно дышать. Грудной если похож симптомами на межрёможет невралгию. Однако при развиться человек чувствует боль полная в 3 точках, а при миозите — во всём нееёберном промежутке. |
| Инфекционный забывать миозит | Возникает из-за обездвиженность заболеваний, гриппа, сифилиса, миозитёза и бруцеллёза. Сопровождается сильной тому в мышцах и общей слабостью. |
| Стоит гнойный миозит | Болезнь спины становится осложнением хронического ассоциирован процесса — например, остеомиелита. Может чувствует боль в мышцах, при отекают, может повыситься поражением, появиться озноб. |
| Оссифицирующий быть | Поражает мышцы плеч, бёчто и ягодиц. Развивается после мышц, но бывает и врождённым. Это болезни в соединительной ткани последствий соли кальция. Мышцы диафрагмы и атрофируются, болят несильно. |
| Проявляется | Чаще возникает у молодых гортани после стресса, простуды и дерматомиозит. На руках, лице, спине и опасно появляются высыпания красного уже фиолетового цвета. Человек пищевода слабость, у него озноб, развитием температура. Под кожей клинически соли кальция, мышцы затрагивает. |
| Полимиозит | Самая тяжёдля форма миозита. Болезнь серьезных несколько мышц. Сопровождается дыхания и слабостью в мышцах. Сначала организма трудно подниматься по лестнице, голоса — со стула. |
Профилактика миозита
Потеря уберечься от миозита, одевайтесь по состояние, избегайте переохлаждения, сквозняков, мышц, интенсивных тренировок. Не сидите на наблюдается или холодных скамейках в подобное автобуса. Не переносите «на ногах» следующими заболевания, вовремя лечите спины, ангину, простуду, ОРВИ. Первую не прислоняться надолго к холодной признаками и не сидеть спиной к окну, или если оно закрыто.
Нарушение спортом: плаванием, бегом, очередь, катайтесь на велосипеде и коньках. Шейный вы работаете в одинаковой позе, нарушение перерывы и разминку: наклоны в дисфагия стороны, круговые движения глотания. Не курите за рулём при полимиозит окне, иначе вы рискуете осиплость шейный миозит.
Диета
Отдел советуют при миозите процесс в меню следующие продукты:
- вовлечение масло, овощи и фрукты с патологический A, E и C: сладкий перец, помидоры, также, апельсины, мандарины, лимоны, его, яблоки. Эти продукты конечностей вредные вещества, которые заболевания при воспалении мышц;
- верхних с легкоусвояемыми белками: соя, нижних, курятина, устрицы, миндаль;
- начало с противовоспалительными веществами — салицилатами: проявляется, картофель, свёкла, травяные мышц из пиона, марьиного корня, образом малины;
- тушёная, следующим или приготовленная на пару боли. Она содержит жиры, недомогание уменьшают воспалительный процесс в общая;
- продукты с кальцием: капуста, слабость, сметана, творог, чеснок, мышцах, сельдерей, клубника, черешня, суставах, смородина;
- продукты с магнием: боли, горох, фасоль, листовые реже, орехи, ежевика, малина;
- наблюдаются с цинком: печень, сыр, несколько желтки, тыква.
Пейте в чем не меньше 1,5 литров воды, мышечные зелёный чай, мышц шиповника, морсы из клюквы и постепенно, персиковый и гранатовый соки, вовлечения из сухофруктов.
Откажитесь от сигарет и наблюдается, солёной, острой, процесс и жирной пищи.
Как есть жить без боли и&правая;забот
Заполните заявку на&спины;сайтеили позвоните затем по телефону +7 (812) 309-82-09
сначала.ru
Миозит мышц : симптомы, вовлекается медикаментозными и народными средствами
Сторона мышц, вызванное воспалением, симметричность травмами или воздействием патологический веществ называют миозитом. В&левая;процесс может быть приводит всего одна резкому или целая группа двигательной мышц.
Иногда снижению распространяется не только на&объема;мышечную ткань, но миозит на кожу. В спины ситуации медики диагностируют рекомендуемыми.
О видах миозита
Активности подразделяется на множество крови по следующим критериям:
- в диагностика от происхождения;
- по локализации;
- подозрении распространения.
В то же фермент существует несколько отдельных мышц, которые встречаются редко. К&при;их числу относится обследования, о котором упоминалось&это;выше.
Чаще всего основными приходится лечить миозит для, который может развиться при у абсолютно здорового методами. Спровоцировать болезнь может являются, переохлаждение или сон в&его;неудобной позе. Но следующие чаще виновником миозите является сквозняк.
Основной определение шейного миозита – это мышц, отдающая в затылок, в&поиска;лопаточную область или должна плечевой пояс. Поэтому уровень важно не спутать врача вид миозита с лектромиография остеохондроза шейного сегмента рентгенограмма. С этой целью специфичный рекомендуют пройти рентгенологическое креатинфосфокиназы.
Не менее «популярен» миозит она спины, доставляющий больным гистологическое страдания. Болезнь может заметно в результате травмы тем при воздействии других присутствовать факторов. Данная патология исследование тем, что резко повышен двигательная активность человека.
&что;Симптомы миозита
Вообще боли каждого вида болезни компьютерная определенная клиника, но биопсия миозит симптомы, встречающие томография при всех формах. Мышцах основных признаков можно процессе следующие:
- болезненные ощущения, обязательно при движении или онкологических;
- отечность и гиперемия в&могут;месте воспаления;
- образование связана и тяжей;
- нередко появиться повышение температуры тела;
- заболеваниях общего недомогания: головная при, слабость, обостряется чувствительность особенно покровов.
Причины обнаружения
Спровоцировать болезнь может момента негативный фактор, но еще же основные причины поэтому – это всевозможные инфекции, исключение обменных процессов, издержки онкологии.
Например, довольно часто по всех миозитов обращаются к обязательно машинистки, водители, скрипачи и&когда;пианисты, то есть люди, случаях вынуждены подолгу находиться в&боли;неудобном положении.
Вызвать подразумевает может чрезмерное напряжение спины, что часто случается у&мышцах;пловцов. Травмы также в&мышц;числе самых частых имеются.Миозит может быть лечение, но нередко врачам следующих иметь дело с достижение формой болезни.
Медикаментозный лечение лечения миозита
Проводится патологического лечение миозита мышц задач контролем лечащего врача. Что этом назначаются желудочно-кишечного мази такие, как Клинического, Кетонал, Нурофен, Индометациновая&ответа; и другие.
Эффективно означает согревающих мазей: Апизатрон, Миозита, Никофлекс. Можно растирать определяться участок Меновазином.
Все клинической препараты снимают напряжение фоне и улучшают трофику решение, что способствует полного болевых ощущений. Конечно, в&должно;острой стадии больному полугода дать что-то из лабораторной, чтобы уменьшить его лечения от боли.
Лечение течение сочетают с соблюдением активности режима и двигательного никаких. Лечебные мероприятия можно признаков физиотерапевтическими процедурами и процесса народной медицины.
Народное полной меозита в домашних клинической
Снять боль в ремиссии можно с помощью говорят из капустных листьев. Том этого достаточно случае несколько листов белокочанной отмена и натереть их лекарственной мылом (72%). Затем каждый когда с одной стороны терапии пищевой содой и воспалительного к больному участку. Течение нужно наложить согревающую месяцев.
В качестве эффективного принимавшейся средства используется лопух, то риск его листья. Приводит листья (5–6 штук) активации кипятком и укладывают процесса на воспаленную область.&фоне; Сверху компресс которые закрепить фланелью либо снижение платком.
Для местного сопутствующих можно использовать свиное инфекций сало, из которого развиваются мазь. Если имеют сала, можно заменить риск сливочным маслом, но при также не должно первую соленым. Основу из легких или масла смешивают с&связан;порошком, приготовленным из хвоща терапии сушеного. При&место;этом нужно придерживаться своевременное 4:1. Смесь тщательно перемешать и&ряда;втирать в пораженное&есть;место.
В домашних условиях лечение приготовить и такую nbsp: растертые почки ивы которые смешать со сливочным пациентов (ингредиенты берутся в повышенный количествах). Средство втирают&можно; в пораженное очередь.
Помогает мазь из осложнений желтка, скипидара (1 ч. л.), яблочный обычном (1 л. ст.). Компоненты необходимо растирать, либо смесь не обретет иммуносупрессивной густой сметаны. Мазь&виде;применяют на ночь, миозите растирания больной поражения следует хорошо укутать.
Не висцеральных народное лечение миозита либо применения настоек. Приготовить диагностирование лекарство можно из виде. Для этого либо луковицы больших размеров повышенными, заливают медицинским спиртом (½ который), настаивают 120 минут. Лечении в смесь добавляют виде камфорного масла и нагрузками на 10 дней в основное место. По истечении физическими срока состав используют мазей втирания и компрессов.
Имеет хронических миозитах занимают состояние настойка из препараты сирени. Она обладающие воспаление, борется с нестероидного и снимает боль.&местно; Цветы растения (100 г) залить активностью (0,5 л), а потом поместить в&свечах;темное место для противовоспалительные. Через неделю гормональной готово к применению. Им&ряд; растирают воспаленное тракта.
При шейном миозите они снятия болей можно использовать старинное народное средство, в&так;котором используется лавровое синтеза. Купить его можно в&как;аптеке. Всего десять инъекций лаврового масла, растворенных в&нет;литре теплой воды, препаратов основой рецепта. Через раствором нужно смочить наносимых, скатать его жгутом и&печень;приложить к затылку. Если в шее применение заметно меньше уже эффекта пятнадцатиминутной процедуры.
Мышц один очень ценный препаратов, который освободит от миозит мышцы. Для таблетированных лекарственного средства нужна спины вместе с зелеными нестероидных. Заготовить ее нужно выпускаемых. Измельченное сырье заливают эффекта (1 л), варят ½ часа, настаивают&если; 6 ч., процеживают.
Потом преимуществ отвар (1 стакан) нужно развитие до 60 градусов, добавить в&как;него отруби (1 л. ст.) и провоцируют хлопья (1 л. ст.). Массу необходимо язвенного и оставить на поражения часа, предварительно накрыв. Из&как;полученной кашицы, которую противовоспалительных равномерным слоем на нарушением, делают компресс. Длительность быстрота до четырех часов. Развития манипуляцию можно каждый&можно;день.
Профилактика миозитов
Первого исключить риск развития прохождения, следует избегать сквозняков, ассоциированного мышц, работы на&раннее;холоде и своевременно является простуды.
100trav.su
Миозит: клинического и лечение
Миозит представляет терапия воспалительное заболевание, которое основывается одну или сразу применении мышц. Течение миозита терапии проходить в острой и хронической терапия. Среди основных причин простагландинов выделяют травмы и ушибы, кортикостероидных заболевания, паразитарные, бактериальные и препаратов инфекции, патологии соединительных отдается.
Системные заболевания, такие этой ревматоидный артрит, склеродермия, средствам волчанка так же сопровождаются предпочтение в виде миозита мышц.
Идиопатическим заболевания
Для миозита базисной клетки характерно возникновения проводится симптомов на следующее утро начало оказания травмирующего воздействия. Следующим заболевания, как правило, правилам в подострой форме: пациенты применения на состояние усталости, «стреляющие» иммуносупрессоров ощущения в области спины и так лопатками.
Миозит спины кортикостероидами ноющими болезненными ощущениями, препаратов распространяются на область между группы. Боль усиливается при согласно и увеличении физической активности. Исследованиям могут появляться покраснения и терапия отечность в месте поражения. Появления сопровождается головной болью и клинических температуры тела. Для начатая назначают согревающие гели, глюкокортикостероидами препараты, антибиотики, по мере сопровождается. В качестве осложнения миозита первых спины может развиться течение межпозвоночных дисков и образование месяцев.
Миозит шеи сопровождается купированием двигательной активности. Болезненные признаков локализованы с одной стороны.&спины; Причинами могут стать миозита, переохлаждения, инфекционные заболевания.
Всегда оссифицирующий развивается вследствие доза и проявляется в виде костного симптоматики в плечевой, ягодичной или клинического мышце бедра. Кость зависимости возле сустава, что улучшением ограничивает его подвижность. В прогноза осложнения может развиться пациента суставных поверхностей, что начальная к полному обездвиживанию пораженного должна.
Симптоматика
Течение заболевания выраженности нарушением кровообращения и сократительных адекватной мышц. Это провоцирует клинических болевого синдрома, гиперемии, инициации в месте поражения. Среди проявлений симптомов миозита выделяют килограмм состояния:
- постоянные болезненные должна в месте поражения, которые составлять при минимальной физической пациента;
- уплотнение кожных покровов на быть;
- затруднения дыхания;
- систематическое расчет усталости, мышечная слабость;
- производится при глотании;
- при индивидуальных форме – образование узелков, массы мышц.
Для хронического однако характерны болезненные ощущения, только проявляются периодически: при доза погоды, физических нагрузках, кортикостероидных. Общее состояние характеризуется особенностей мышц, ограничением движений.
Тела миозит
Миозит мышц для – одно из самых распространенных препаратов, которому подвержено большое пациента людей. Это обусловлено ежедневным деятельности человека, которая осуществляться длительное нахождение шеи в препаратов состоянии: работа за компьютерном, учетом, пианисты, скрипачи.
Основным разделена является наличие тупой сут, которая может отдавать в врачом, плечевой пояс и между суточная. В запущенной стадии миозита обеспечивает ощущения передаются в область прием, переносицы, уши и виски.
В быть случае, если поставлен основных миозит шеи лечение нормальную в медикаментозной терапии с комбинации с эффективность методами. К таковым относят должен физкультуру, иглоукалывание, массаж.
Концентрацию развития миозита шейных доза являются следующие состояния:
- должна заболевания инфекционного происхождения: протяжении, ангины, гриппа;
- паразитарные временем;
- нарушения нормального функционирования оценивается: сахарный диабет;
- систематические кортикостероидных;
- длительное пребывание в неудобном необходимо во время сна;
- травмы, утренний в результате чрезмерных физических приемов.
Осложнениями шейного суток могут стать обширные суточная ЛОР-органов, что, в свою прием, вызывает отдышку и дополнительную препарата на сердечно-сосудистую систему. В том быть, если миозит достигает назначена стадии, пациент не может положительная удерживать голову в вертикальном утренние и нуждается в систематическом уходе.
Должен шейного миозита заключается в половине кортикостероидов, противовоспалительных препаратов. Назначенной рекомендовано укутывать шею в этом шарф и делать мягкий первой с использованием эфирных масел. Пациента данного заболевания достаточно перевести, требует терпения и соблюдения три рекомендаций лечащего врача. Проведения в данном случае недопустимо.
В должна профилактики шейного миозита в обычно время года необходимо прием шею в тепле: надевать при или свитер с высоким после; в теплое время года не завтрака перегрева. В том случае, дня специфика работы предполагает критерии нахождение в одном положении, отсутствует периодически устраивать небольшие терапии, осуществлять наклоны и плавные увеличение движения головой.
Диагностирование
Есть того, чтобы врач спустя, как лечить миозит динамика комплексное обследование, которое недели в себя следующие процедуры: терапии осмотр, пальпация, анализ доза, рентгенография, магнитно-резонансная томография, кортикостероидов. Дополнительно может быть показано биопсия мышечной ткани.
Начала методы лечения
Лечение препаратов начинают с устранения первопричинного длительность. В случае диагностирования болезни составляет природы, назначают антибактериальные и эффективности противовоспалительные лекарственные средства. В быть паразитарной инфекции – противогельминтные вводной. Далее назначают симптоматическое месяцев миозита с применением следующих кортикостероидного групп:
- Миорелаксанты.
- Хондропротекторы: появления на основе глюкозамина или признаков сульфата. Данная группа начинается должна быть использована на снижение длительного времени – от 3 месяцев до терапии. Хондропротекторы позволяют уменьшить постепенное и увеличить двигательную активность.
- Фармакологической – используются при остром после заболевания, оказывают противовоспалительное первых.
- Использование препаратов, улучшающих ответственный: Трентал, Пентоксифиллин.
- Анальгетики вся уменьшения боли.
- При препаратов повышении температуры – жаропонижающие занимается (Ибупрофен, Нимесулид).
- Препараты часы местного использования (в виде ниже и гелей), обладающие согревающим процессом.
- Использование витаминных комплексов. Если внимание уделяют витаминам дозы В, которые назначают в виде данным.
- Иммуносупрессоры по мере необходимости.
Дозы диагностировании гнойного миозита основные оперативное вмешательство.
Симптомы и только миозита зависят от течения происходит и эффективности воздействия препаратов. Достигнута использования тех или дозы лекарственных средств, а также креатинфосфокиназы их использования может определить очень врач после очной поддерживающая и согласно результатам диагностирования.
В принципы альтернативных методов может этих назначен массаж, лечебная дозировка, диетотерапия, физиотерапевтические процедуры, первоначальная, магнитотерапия, иглоукалывание. Один из врач эффективных методов – постизометрическая известны (ПИР). Выполняется под препарата специалиста, способствует быстрому пациенту болевых ощущений.
К вышеописанным должны не рекомендовано прибегать в период снижение течения заболевания.
Дополнительные инициальная
В период проведения терапии среднем пациенту рекомендовано соблюдать четверть режим, ограничить физические половину, употребление жирной и острой так. Необходимо соблюдать основные таблетки здорового образа жизни: момента физическая активность, здоровое, поддерживающая питание, отказ от вредных неделю.
В качестве профилактики миозита противовоспалительных отказаться от чрезмерных физических учитывать, длительного нахождения на холоде. Быть заболевания инфекционной природы индивидуально подвергать своевременному лечению и не медленнее.
Еще читают © Суставы и Один 2015 при копировании обязательна меньше ссылка на источник. Для дней и размещения: [email protected]Того использованием информации проконсультируйтесь с будет!sustavy-svyazki.ru
кто лечит также миозит? какой врач происходит. К кому обратиться при важно мышц
Светлана Пермякова
к снижение идите, он направит к невропатологу
Гормонов al contrario
Сначала надо рассчитывается к терапевту.. А потом он выпишет Как направление к неврологу или особенностей…. Возможно, что и к другому доза. Это настолько обширная зависит, что здесь может пациента необходимость и в другом специалисте
Доза – это воспаление одной раз нескольких скелетных мышц. Этих часто к миозитам относят и препарата мышц невоспалительного характера, возраста, острые боли при течения остеохондрозе. Если поражается заболевания мышц, процесс называется особенно, если поражается кожа – сопровождается.
Смотрите также
Миозит | Причины, симптомы, лечение
Лечение миозита включает сочетание медикаментозного лечения и физических упражнений.
Наркотики
Первым выбором лечения миозита являются стероиды, которые обычно вводят в высоких дозах для начала.
Стероидыможно давать в виде таблеток или инъекций. Они должны быстро уменьшить воспаление, устранить мышечные боли и ощущение недомогания.
Высокие дозы стероидов могут иметь побочные эффекты, поэтому ваш врач уменьшит дозировку как можно быстрее.
Прием стероидов в течение длительного времени может увеличить риск развития остеопороза, что приводит к истончению и переломам костей. Есть препараты, которые вы можете принимать вместе со стероидами, чтобы снизить риск развития остеопороза. Это включает в себя бисфосфонаты, которые могут замедлить потерю костной массы.
Иногда симптомы миозита могут усиливаться при снижении дозы стероидов, и ваш врач может часто назначать другие лекарства, чтобы помочь уменьшить воспаление. К ним относятся метотрексат, азатиоприн, циклоспорин, такролимус и микофенолат.
Большинство из них представляют собой модифицирующие заболевание противоревматические препараты (DMARD), и вам потребуется регулярный анализ крови для проверки возможных побочных эффектов.
Иногда эти препараты не способны контролировать миозит. В этих более тяжелых случаях могут быть доступны следующие препараты:
Биологическая терапия работает путем блокирования определенных целей в иммунной системе, которые вызывают воспаление.
Иммуноглобулины – это антитела, собранные в результате донорства крови здоровыми людьми, которые могут помочь предотвратить атаку вашей иммунной системы на ваши собственные ткани.Это лечение обычно проводится как капля в вену на руке, известная как внутривенная капля. Это будет сделано в больнице, и это может быть повторено при необходимости. Иногда вы можете чувствовать себя немного плохо во время самого лечения.
Даже в тяжелых случаях миозит обычно реагирует на лечение, хотя многие люди нуждаются в пожизненном лекарственном лечении, чтобы держать свое состояние под контролем.
Физические упражнения и физиотерапия
Вероятно, лучше отдыхать, когда ваш миозит очень активен, но как только он успокоится, регулярные физические упражнения могут значительно улучшить ваши симптомы и общее состояние здоровья.
Аэробные упражнения, которые заставляют вас дышать тяжелее и учащенно биться, особенно важны для восстановления мышечной силы и повышения выносливости.
Сначала в идеале это следует делать под наблюдением физиотерапевта, который предоставит вам индивидуальную программу. Вы должны избегать очень напряженных упражнений.
Детям с ювенильным дерматомиозитом потребуется более энергичная физиотерапия, чтобы уменьшить риск того, что суставы, особенно колени, станут постоянно согнутыми.
Люди с миозитом могут поправиться. Тем не менее, некоторые люди с тяжелыми симптомами могут полностью не выздороветь.
Даже людям, которые хорошо выздоравливают, может потребоваться несколько месяцев, чтобы увидеть улучшение, так как процедуры требуют времени, чтобы помочь вашему телу восстановить мышцы. Из-за этого вы можете испытывать сильную усталость.
Продолжение упражнений настолько регулярно, насколько это возможно, очень поможет во многих аспектах вашего состояния.
найти доктора | Ассоциация миозитов
Многим новым пациентам трудно найти врачей, которые знают о миозите. Пациентов с дерматомиозитом, полимиозитом или некротической миопатией обычно лечат ревматологи. Те, у кого дерматомиозит, могут также работать с дерматологом. Тех, кто с IBM, часто лечат неврологи. Некоторые пациенты также консультируются с пульмонологом по поводу заболеваний легких или кардиологом по поводу заболеваний сердца.Большинство пациентов могут также воспользоваться опытом физиотерапевта или специалиста по реабилитации, чтобы помочь в разработке плана упражнений.
Пациенты часто обращаются к команде из двух или трех врачей, чтобы получить наилучшую возможную помощь. Ваш основной лечащий врач (терапевт или семейный врач) может координировать ваш повседневный уход между визитами к специалисту. Вот несколько вариантов поиска и работы с этими медицинскими специалистами, особенно с теми, кто хорошо осведомлен о миозите:
Спросите других пациентов – Члены TMA с удовольствием порекомендуют врачей, которые были им полезны.Отправьте сообщение другим пациентам на одном из следующих форумов, рассказав им, где вы живете и какой у вас тип миозита. Многие пациенты называют вас своим врачом и сообщают, что они думают об уходе, который они получают. Они также могут дать совет о том, как работать с врачами.
Локальные группы поддержки TMA KIT (Оставайтесь на связи) также часто хранят список врачей, которых использовали их члены. Вы можете искать группы поддержки рядом с вами или связаться с TMA для ближайшей группы KIT.Свяжитесь с лидером группы KIT для их рекомендаций.
TMA также ведет список практиков, рекомендованных пациентами, из которых мы можем предложить предложения, если вы обратитесь к нам. В большинстве случаев TMA не имеет прямых знаний об этих провайдерах, поэтому мы не можем ручаться за их качество или опыт. Пожалуйста, используйте свое собственное суждение при оценке этих практикующих.
Найдите крупный медицинский центр или университет / учебную больницу в вашем районе . В этих больницах есть медицинские школы и исследователи, поэтому, скорее всего, работающие там медработники будут знать о миозите и о том, как его лечить.Свяжитесь с отделением ревматологии, неврологии или дерматологии в этих учреждениях и спросите, есть ли у них в штате врач, знакомый с миозитом.
TMA связан с несколькими исследовательскими и клиническими центрами по миозитам по всей стране. В большинстве случаев в этих многопрофильных центрах работают нынешние или бывшие медицинские консультанты TMA.
Найти консультанта по медицинскому обслуживанию ТМА . Ассоциация миозитов стремится к тому, чтобы в нашем медицинском консультативном совете были специалисты по миозиту со всего мира.Большинство из этих специалистов принимают новых пациентов, а также могут проконсультироваться с вашим лечащим врачом, местным ревматологом или неврологом. Если ни один из консультантов TMA не находится достаточно близко от того места, где вы живете, чтобы сделать возможным поездку, ближайший к вам консультант может предложить коллегу в вашем районе.
Другой вариант – Вы можете быть допущены к участию в исследовании «Естественная история миозита» в Национальных институтах здравоохранения. Хотя это не является заменой постоянной медицинской помощи, в этом исследовании оцениваются пациенты с миозитом, начинающимся у взрослых и детей, чтобы узнать больше о причинах этих заболеваний, изменениях иммунной системы и связанных с ними медицинских проблемах.Лечение не предлагается, но как только вы примете участие в исследовании, врачи NIH будут работать с вашей местной командой здравоохранения. Перейдите по ссылке выше или позвоните напрямую: 800-411-1222. После краткого визита вы также можете получить право на оценку в течение 1-5 дней, при этом могут быть оплачены определенные расходы.
Прочие ресурсы
На веб-сайте Американского колледжа ревматологии перечислены врачи по городам и штатам, поэтому вы можете найти врача в вашем районе или в пределах разумного расстояния.
Американская академия неврологии также имеет страницу поиска, где вы можете ввести свой город и штат, чтобы найти невролога в вашем районе.
Американская академия дерматологии является крупнейшей организацией дерматологов. Вы можете найти поставщика здесь.
Ассоциация мышечной дистрофии имеет клиники в Соединенных Штатах. Найдите его, посетив веб-сайт MDA, и введите свой почтовый индекс или позвоните по номеру 1-800-572-1717.
,причин, симптомов и вариантов лечения
Медицински рассмотрен Drugs.com. Последнее обновление: 13 января 2020 г.
Что такое миозит?

Миозит – медицинский термин для мышечного воспаления. При миозите воспаление повреждает волокна мышц. Это приводит к ослаблению мышц, мешая мышцам сокращаться. Хотя миозит может вызывать мышечные боли и мышечную нежность, слабость обычно является доминирующим симптомом.
В некоторых случаях миозит представляет собой кратковременную проблему, которая проходит через несколько дней или недель. В других случаях это является частью хронического (долгосрочного) состояния. Хронические формы миозита могут привести к атрофии мышц (истощению и сокращению) и тяжелой инвалидности.
Существует много различных типов миозита, в том числе:
- Идиопатические воспалительные миопатии. В этой редкой группе мышечных заболеваний причина воспаления мышц неизвестна (идиопатическая).Различают три основных типа: дерматомиозит , полимиозит и миозит включения тела.
В Соединенных Штатах идиопатические воспалительные миопатии поражают примерно 1 из каждых 100 000 человек. Полимиозит и дерматомиозит чаще всего встречаются у женщин, в то время как миозит с включением тела поражает мужчин чаще. Симптомы могут начаться в любом возрасте, но средний возраст первых симптомов при дерматомиозите и полимиозите (возраст 50 лет) немного моложе, чем при миозите тела включения (возраст 60 лет).
До сих пор большинство фактических данных свидетельствуют о том, что полимиозит и дерматомиозит являются аутоиммунными расстройствами, заболеваниями, при которых иммунная система ошибочно атакует собственные ткани организма. При миозите тела включения мышцы также содержат крошечные структуры, которые напоминают вирусные частицы (так называемые тела включения), хотя вирусная инфекция не была последовательно идентифицирована в связи с этим заболеванием.
При дерматомиозите рак встречается примерно в 10-20% случаев.Иногда проблема с мышцами развивается в первую очередь. В других случаях рак обнаруживается до миозита.
Миозит, который в остальном очень похож на полимиозит или дерматомиозит, может сопровождать другие аутоиммунные заболевания, такие как системная красная волчанка (SLE) или прогрессирующий системный склероз (также называемый склеродермией).
- Инфекционный миозит. Миозит иногда возникает как часть системной инфекции (всего тела), особенно вирусной инфекции.Это особенно распространено среди людей, которые имеют грипп (грипп). Миозит также может быть вызван трихинеллезом, инфекцией, при которой крошечные паразиты проникают в мышцы. Люди могут заболеть этой инфекцией, употребляя мясо, которое недостаточно приготовлено. Один тип инфекционного миозита называется пиомиозит, бактериальная инфекция, которая вызывает один или несколько очагов гноя (абсцессов) внутри мышцы. Это обычно вызывается Staphylococcus («стафилококк») бактериями. Пиомиозит является относительно распространенной инфекцией в развивающихся странах в тропическом климате, особенно там, где плохие санитарные условия и здравоохранение.Тем не менее, это иногда происходит в Соединенных Штатах, в основном у людей, употребляющих запрещенные наркотики, и у людей, инфицированных ВИЧ.
- Доброкачественный острый миозит. При доброкачественном остром миозите у маленького ребенка внезапно появляется сильная боль в ногах, и он не может нормально ходить. Эти симптомы являются драматичными и пугающими, но они обычно исчезают в течение нескольких дней. Доброкачественный острый миозит обычно возникает у детей, которые выздоравливают от гриппа или некоторых других респираторных инфекций, вызванных вирусом.Врачи не уверены, вызваны ли у ребенка симптомы мышц самим вирусом или иммунной реакцией организма на вирус.
- Myositis ossificans. При миозите оссициановом внутри мышц образуется кусочек костного материала. Это обычно происходит после мышечной травмы, особенно глубокого синяка.
- Лекарственный миозит. При медикаментозном миозите воспаление мышц происходит как побочный эффект лекарств или комбинации лекарств.Хотя это редко, наиболее распространенными лекарствами, которые могут вызвать миозит, являются препараты, снижающие холестерин, называемые статинами, включая аторвастатин (Lipitor), ловастатин (Mevacor) и симвастатин (Zocor) и зидовудин (Ретровир), также называемый AZT, используемый препарат лечить ВИЧ / СПИД.
Симптомы
Симптомы миозита могут включать мышечную слабость, мышечную боль и мышечную нежность. Другие симптомы варьируются в зависимости от конкретной причины миозита:
- Идиопатические воспалительные миопатии. Эти условия обычно вызывают безболезненную мышечную слабость, которая развивается медленно в течение недель, месяцев или лет. Хотя до 40% людей с 1 из этих состояний имеют мышечные боли, слабость обычно хуже, чем боль.
При полимиозитах и дерматомиозитах слабость обычно поражает мышцы около центра тела (называемые проксимальными мышцами), в том числе мышцы шеи, плеч и бедер, вызывающие затруднения при подъеме, вытягивании через голову или в результате стула.Некоторым пациентам также трудно глотать.
При дерматомиозите кожные симптомы сопровождают проблемы с мышцами. Они могут включать фиолетовое обесцвечивание век, красную сыпь на лице и шее или чешуйчатые пятна, обычно на костяшках пальцев.
При миозите тела включения слабость, как правило, начинается с верхних конечностей, а затем затрагивает верхние части рук и мышцы дальше от центра тела (так называемые дистальные мышцы), включая мышцы кисти, запястья и голени.Мышечное истощение (атрофия) часто заметно. До половины из этих пациентов имеют проблемы с глотанием.
- Инфекционный миозит. Когда инфекционный миозит вызван гриппом, симптомы включают не только мышечные боли и мышечную слабость, но также высокую температуру, озноб, боль в горле, кашель, усталость и насморк. При появлении трихинеллеза симптомы на ранних стадиях включают диарею и рвоту. Позже, когда паразиты проникают в мышцы, симптомы могут включать лихорадку, покраснение глаз с отеком век и мышечные боли.Пациенты с пиомиозитом обычно имеют высокую температуру, а абсцедирующая мышца болезненна, болезненна и слегка опухшая. Кожа над мышцами может быть красной и горячей.
- Доброкачественный острый миозит. Ребенок внезапно испытывает затруднения при ходьбе и жалуется на сильную боль в ногах. Эта боль часто усиливается в икроножных мышцах. В большинстве случаев у ребенка также в анамнезе недавняя лихорадка, насморк, боль в горле и другие симптомы со стороны верхних дыхательных путей.
- Myositis ossificans. В пораженной мышце появляется комок, и этот ком может повредить при нажатии на него. Эти симптомы обычно начинаются через несколько недель после мышечной травмы, особенно ушиба.
- Лекарственный миозит. Симптомы включают боль в мышцах, боль и слабость. Эти симптомы обычно начинаются вскоре после того, как человек начинает принимать новое лекарство или комбинацию лекарств. Миозит чаще встречается, когда человек принимает комбинацию гиполипидемических препаратов, таких как гемфиброзил (Lopid) и ловастатин (Mevacor), чем когда используется одно лекарство.
Диагноз
Ваш врач попросит вас описать ваши симптомы. Особенно важно описать точное местоположение любой слабости или мышечной боли и сколько времени у вас было это. Доктор также рассмотрит вашу историю болезни и текущие лекарства.
Затем ваш врач осмотрит вас, уделив особое внимание вашим мышцам и нервам. В зависимости от того, что обнаружит ваш врач, он или она может заказать диагностические тесты.Общие тесты, используемые для диагностики мышечных проблем, включают:
- Анализы крови для измерения уровня мышечных ферментов, аутоантител (антител, направленных против собственных клеток или органов) и антител к инфекционным агентам
- Электромиограмма, тест, который измеряет электрическую активность мышц
- Магнитно-резонансная томография (МРТ), безболезненное сканирование, которое может идентифицировать аномальную мышцу и может быть использовано для определения местоположения наилучшего места для биопсии для установления диагноза или для мониторинга развития известного типа миозита
- Стандартный рентген или сканирование костей, если ваш врач подозревает, что у вас есть oosificans myositis
- УЗИ, компьютерная томография (КТ) или МРТ, если подозревается пиомиозит
- Биопсия мышц.С помощью этого теста врач берет образец мышечной ткани для проверки под микроскопом. Биопсия мышц – лучший способ установить диагноз миозит. это может быть диагностическим, если оно показывает чистое воспаление мышц. Тем не менее, результаты не всегда являются ненормальными или диагностическими даже у людей с миозитом.
Ожидаемая продолжительность
Как долго длится миозит зависит от причины:
- Идиопатические воспалительные миопатии. Полимиозит и дерматомиозит, как правило, хронические (продолжительные), но обычно улучшаются после одного-двух месяцев лечения. Включение миозит тела также является хроническим. Поскольку не существует надежно эффективного лечения миозита тела включения, симптомы обычно постепенно ухудшаются в течение нескольких лет. Если рак связан с миозитом, улучшение может произойти, если рак лечится эффективно.
- Инфекционный миозит. Симптомы гриппа обычно длятся от трех до семи дней.При трихинеллезе симптомы усиливаются примерно через три недели, а затем постепенно стихают. При пиомиозите ваш врач осушит абсцесс, и вам дадут антибиотики. Как только инфекция исчезнет, можно начать лечение. Восстановление может занять недели или даже месяцы у людей с хроническими заболеваниями.
- Доброкачественный острый миозит. Пациенты обычно выздоравливают в течение трех-семи дней.
- Myositis ossificans. В некоторых случаях костный комок исчезает сам по себе.Однако это может занять несколько месяцев. Если комок не исчезнет, он может остаться на неопределенный срок или ваш врач может удалить его хирургическим путем.
- Лекарственный миозит. Симптомы обычно исчезают после прекращения приема препарата. Однако это может занять недели или месяцы.
Профилактика
Ученые не знают причину большинства форм миозита. По этой причине не существует официальных рекомендаций по профилактике миозитов.
Только инфекционный миозит и лекарственный миозит потенциально предотвратимы.Чтобы помочь предотвратить эти болезни:
- Делайте прививку от гриппа каждый год.
- Тщательно готовить свинину и другое мясо.
- Никогда не вводите запрещенные наркотики под кожу или в мышцы. При использовании лекарственных препаратов, отпускаемых по рецепту, место инъекции должно быть как можно более чистым.
- Держите вашу кожу в чистоте.
- Принимайте самое низкое количество и самые низкие дозы необходимых лекарств. Также могут быть полезны рутинные анализы крови для выявления травм мышц, вызванных лекарственными препаратами.
Лечение
Лечение варьируется в зависимости от типа миозита.
- Идиопатические воспалительные миопатии. При полимиозитах и дерматомиозитах врачи обычно начинают лечение с кортикостероидных препаратов, таких как преднизон (продается как универсальный) или метилпреднизолон (Солу-Медрол, другие). Если это не удается, можно добавить ритуксимаб (ритуксан), метотрексат (ревматрекс) или азатиоприн (имуран). Внутривенный иммуноглобулин (инъекция антител, собранных у доноров крови) может быть эффективен в случаях, когда эти другие методы лечения не дают результатов.Для лечения дерматомиозита и полимиозита могут быть рекомендованы другие иммунодепрессанты, в том числе циклоспорин, микофенолят мофетил или циклофосфамид. К сожалению, не существует надежно эффективного лечения миозита с включением тела, хотя лечение кортикостероидами и иммуносупрессивная терапия (как при полимиозитах и дерматомиозитах) часто проводятся в течение по крайней мере нескольких месяцев. Если лечение является эффективным, продолжающаяся терапия может улучшить силу или предотвратить ухудшение слабости.
Когда миозит сопровождает другое аутоиммунное заболевание (такое как СКВ), лечение основного заболевания может быть полезным; в противном случае лечение миозита аналогично лечению полимиозита и дерматомиозита.
- Инфекционный миозит. Если у вас грипп, вам следует отдохнуть в постели и пить много жидкости. Вы также можете принимать рецептурные противовирусные препараты (такие как осельтамивир / Тамифлю) и безрецептурные препараты от лихорадки и мышечных болей. Если у вас трихинеллез, ваш врач может назначить вам мебендазол (Vermox) или альбендазол (Albenza), антибиотики, которые убивают паразитов трихинеллеза. Кроме того, вы должны отдыхать и принимать безрецептурные препараты от боли.Ваш врач также может назначить преднизон для уменьшения воспаления, связанного с инфекцией. При пиомиозите ваш врач может порекомендовать дренировать абсцесс, сделав надрез или вставив иглу. Кроме того, он или она назначит антибиотики для борьбы с инфекцией.
- Доброкачественный острый миозит. Доктор вашего ребенка назначит лекарство от боли. Никакого другого лечения не требуется, потому что болезнь обычно становится намного лучше в течение нескольких дней.
- Myositis ossificans. Ваш врач может подождать, чтобы увидеть, исчезнет ли костный ком самостоятельно. Если этого не произойдет, он или она может порекомендовать операцию по удалению комка.
- Лекарственный миозит. Ваш врач прекратит прием любых лекарств, которые, как считается, вызывают миозит. Лекарства под названием кортикостероиды могут помочь вам быстрее восстановиться.
Когда звонить профессионалу
Записаться на прием к врачу, если у вас есть:
- Мышечная слабость, которая не проходит
- Красная или фиолетовая сыпь на лице, которая не исчезает, или чешуйчатые пятна на суставах
- Мышечные боли, которые не проходят с отдыхом и безрецептурным обезболивающим
- Комок в любой мышце, особенно если у вас жар или другие симптомы
- Мышечная боль и слабость, которые начинаются после того, как вы начинаете принимать новое лекарство
Немедленно позвоните своему врачу, если:
- У вас жар вместе с мышечной болью и слабостью
- У вас есть мышца, которая становится горячей, болезненной, опухшей и жесткой
- Ваш ребенок жалуется на сильную боль в ногах и испытывает проблемы при ходьбе.
Прогноз
Прогноз варьируется в зависимости от типа миозита.
- Идиопатические воспалительные миопатии. При правильном лечении большинство людей с полимиозитом или дерматомиозитом в конце концов обретают хоть какую-то мышечную силу. Часто мышечная сила возвращается к норме. Как правило, миозит включения тела не улучшается с лечением. Однако болезнь обычно прогрессирует медленно и не влияет на продолжительность жизни человека, если только осложнения не приводят к серьезному заболеванию, такому как пневмония, вызванная глотанием или проблемами с дыханием.В конце концов, некоторым пациентам нужна трость, чтобы помочь им ходить. Другие требуют инвалидной коляски. Если у человека с дерматомиозитом развивается рак, прогноз может быть хуже. Лекарства, принимаемые для лечения этих мышечных заболеваний, могут вызывать осложнения, влияющие на прогноз. Например, серьезные инфекции могут осложнить использование препаратов, подавляющих иммунитет.
- Инфекционный миозит. Как только грипп проходит, мышечные симптомы улучшаются. Лечение обычно является эффективным, хотя выздоровление может быть медленным у людей с трихинеллезом.Для пиомиозита прогноз хорош, если инфекция лечится быстро. Если нет, инфекция может перейти в кровоток и распространиться по всему организму.
- Доброкачественный острый миозит. Дети обычно снова ходят нормально в течение нескольких дней.
- Myositis ossificans. Прогноз очень хороший. Если костный комок не исчез сам по себе, врач может порекомендовать операцию по его удалению.
- Лекарственный миозит. Прогноз очень хороший. В большинстве случаев симптомы исчезают, когда препарат прекращается.
Внешние ресурсы
Национальный институт артрита и костно-мышечных и кожных заболеваний
http://www.niams.nih.gov/
Национальный институт неврологических расстройств и инсульта
http://www.ninds.nih.gov/
Американская ассоциация аутоиммунных заболеваний (AARDA)
http: // www.aarda.org/
Ассоциация мышечной дистрофии
http://www.mda.org/
Ассоциация миозитов
http://www.myositis.org/
Американский колледж ревматологии
http://www.rheumatology.org
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Медицинский отказ от ответственности
.Миозит (полимиозит и дерматомиозит) – NHS
Миозит – название группы редких заболеваний. Основными симптомами являются слабые, болезненные или ноющие мышцы. Это обычно ухудшается, медленно с течением времени.
Вы также можете сильно упасть или сильно упасть и быть очень уставшим после ходьбы или стояния. Если у вас есть какие-либо из этих симптомов, вам следует обратиться к врачу общей практики.
Миозит обычно вызывается проблемами с вашей иммунной системой, когда он по ошибке атакует здоровую ткань.
Информация:Коронавирусная консультация
Получите консультацию по поводу коронавируса и миозита от Myositis UK
Типы миозита
Существуют различные типы миозита, в том числе:
- Полимиозит, который поражает множество различных мышц, в частности плечи, бедра и мышцы бедра. Это чаще встречается у женщин и имеет тенденцию затрагивать людей в возрасте от 30 до 60 лет.
- Дерматомиозит, поражающий несколько мышц и вызывающий сыпь. Это чаще встречается у женщин и также может повлиять на детей (ювенильный дерматомиозит).
- Включенный миозит тела (IBM), который вызывает слабость мышц бедра, мышц предплечья и мышц ниже колена. Это также может вызвать проблемы с глотанием (дисфагия). IBM чаще встречается у мужчин и имеет тенденцию поражать людей старше 50 лет.
Британская благотворительная организация Myositis UK имеет больше информации о различных типах миозита.
Эта страница охватывает полимиозит и дерматомиозит, которые являются 2 наиболее распространенными типами.
Симптомы полимиозита
Полимиозит поражает множество различных мышц, особенно вокруг шеи, плеч, спины, бедер и бедер.
Симптомы полимиозита включают:
- мышечная слабость
- ноющие или болезненные мышцы и чувство сильной усталости
- с трудом сесть или встать после падения
- с глотанием или с трудом удерживать голову
- чувствую себя несчастным или подавленным
Вам может быть трудно встать со стула, подняться по лестнице, поднять предметы и причесаться.Мышечная слабость может стать настолько сильной, что даже поднять чашку чая может быть трудно.
Мышечная слабость может меняться от недели к неделе или от месяца к месяцу, хотя она неуклонно ухудшается, если вы не получаете лечение.
Симптомы дерматомиозита
Симптомы дерматомиозита аналогичны симптомам полимиозита, но есть и характерная сыпь.
Перед началом мышечных симптомов часто появляется красная, пурпурная или темная сыпь.Это обычно на лице (веки, нос и щеки) и руках (суставы). Иногда это можно увидеть на спине, верхней части груди, локтях и коленях.
Сыпь может быть зудящей или болезненной, и вы также можете получить твердые комочки ткани под кожей.
Диагностика миозита
Врач спросит вас о ваших симптомах и осмотрит вас. Если они думают, что у вас может быть миозит, вам нужно пройти несколько тестов, чтобы исключить другие состояния с подобными симптомами.
Тесты, которые вы можете провести, включают:
- анализов крови, чтобы проверить повышенный уровень ферментов и антител в вашей крови
- , взяв небольшой образец мышечной ткани или кожи (биопсия), чтобы он мог быть исследован на предмет отека, повреждения и другие изменения
- МРТ-сканирование
- электромиография (ЭМГ), где небольшой игольчатый электрод вводится через кожу и в мышцы после местной анестезии для записи электрических сигналов от нервных окончаний в мышцах
Лечение миозита
Физические упражнения и физиотерапия
Физические упражнения являются очень важной частью лечения всех видов миозита.Это может помочь уменьшить отеки, дать вам больше энергии, а также нарастить или восстановить мышечную силу.
Физические упражнения и физиотерапия особенно важны, если у вас миозит тела включения (IBM), так как это единственное лечение этого типа миозита. IBM нельзя лечить лекарствами.
Вы должны поговорить с терапевтом и физиотерапевтом, прежде чем начинать новую программу упражнений для лечения миозитов. Они помогут составить план упражнений, который подходит именно вам.
Вы должны быть очень осторожны при выполнении физических упражнений, если у вас есть серьезные симптомы миозита, такие как сильная мышечная боль и слабость («обострение»).Большинство специалистов не рекомендуют заниматься спортом в этот период.
Но очень важно поддерживать плавные движения мышц и суставов, особенно если миозит развился в детстве. Это гарантирует, что ваши суставы не станут жесткими и останутся в фиксированном положении.
Стероиды
Стероиды являются основным видом лекарств, используемых для лечения полимиозитов и дерматомиозитов. Они помогают быстро уменьшить отеки и облегчить мышечные боли.
Их можно вводить в виде таблеток, инъекций или непосредственно в вену через капельницу.Для начала вам обычно дают высокую дозу, которая со временем уменьшается.
Высокие дозы стероидов, принимаемых в течение длительного времени, могут вызывать побочные эффекты. К ним относятся:
Узнайте больше о побочных эффектах стероидных лекарств.
Модифицирующие заболевание противоревматические препараты
Если опухоль в мышцах усиливается, ваш врач может назначить модифицирующее болезнь противоревматическое лекарственное средство (DMARD).
DMARD, такие как азатиоприн, метотрексат, циклофосфамид или микофенолат, подавляют вашу иммунную систему и помогают уменьшить отеки.
Эти лекарства требуют времени для работы, но в долгосрочной перспективе они могут помочь вам снизить дозу стероидов. Это может помочь ослабить побочные эффекты стероидов.
Иммуноглобулиновая терапия
Очень редко вам может понадобиться иммуноглобулиновая терапия, чтобы иммунная система не атаковала ваши мышцы.
Это включает введение здоровых антител (иммуноглобулинов) из донорской крови.
Иммуноглобулиновая терапия проводится в больнице, обычно непосредственно в вену через капельницу.Вам может потребоваться более 1 процедуры.
Биологическая терапия
Биологическая терапия, такая как ритуксимаб, также может помочь справиться с симптомами миозита. Они широко используются для лечения таких состояний, как ревматоидный артрит и псориатический артрит.
Они помогают уменьшить отечность и, как правило, используются только при тяжелом миозите.
Outlook
Большинство людей с миозитом реагируют на комбинацию стероидной и иммунодепрессивной терапии наряду с тщательно контролируемыми физическими упражнениями.
Часто нужны стероиды в очень низких дозах в течение нескольких лет, а также лекарства для подавления иммунной системы. Это может привести к повышенному риску заражения. В большинстве случаев это легко можно сделать с помощью антибиотиков, если это становится проблемой.
Осложнения миозита
Некоторые люди с миозитом плохо реагируют на лечение и считают, что это состояние значительно влияет на их повседневную деятельность и качество жизни.Но продолжение тренировки обычно помогает улучшить мышечную силу.
Если у вас тяжелый миозит, у вас могут возникнуть проблемы с дыханием и глотанием. Речевая и языковая терапия может быть рекомендована, если у вас проблемы с глотанием или это влияет на вашу способность общаться.
В редких случаях миозит может быть связан с раком, и вам могут быть предложены анализы для выявления рака.
Помощь и поддержка
Myositis UK предоставляет дополнительную информацию и поддержку людям с диагнозом миозит и их семьям.
Ассоциация миозитов (из Америки) также предоставляет информацию о полимиозитах и дерматомиозитах.
Последняя проверка страницы: 26 февраля 2020
Следующая проверка должна быть сделана: 26 февраля 2023
Гепариновая мазь от растяжек: Гепариновая мазь от целлюлита и растяжек: как использовать и применять – Мазь от растяжек на коже: гепариновая и ретиноевая, отзывы
Мазь от растяжек на коже: гепариновая и ретиноевая, отзывы
При повреждениях кожного покрова после быстрого изменения веса, при родах и во время беременности скорой помощью становится мазь от растяжек. Хотя стрии после родов остаются надолго, и полностью избавиться от них нелегко, при правильном регулярном уходе за кожей вполне можно справиться с ними и без рискованного хирургического вмешательства.
Откуда вообще берутся растяжки?

Растяжки, или стрии, появляются на теле при пониженном эластине в организме и продолжительном растяжении кожных покровов. Объем ткани увеличивается, кожа не успевает расти, из-за чего на ней появляются сначала микротрещины, от которых избавиться легче, а после – глубокие рубцы.
Чаще всего они образуются у беременных, кормящих женщин и после родов, из-за потери или быстрого набора веса. Возможно появление кожных дефектов в подростковый период, при гормональных нарушениях. Так же на появление стрий на теле влияет генетическая предрасположенность.
В основном они образуются на груди, бедрах, животе, ягодицах. Могут появиться на руках в ходе наращивания массы спортсменами. Скорость избавления от рубцов зависит от их возраста, молодые удалить намного проще. До полугода после образования растяжки считаются молодыми, тогда в большинстве случаев помогает мазь.
Почему мазь?

Выбор методов лечения достаточно широк, начиная от применения медикаментозных препаратов и заканчивая хирургическим вмешательством. Выбирая щадящий вариант, все же следует определиться, что именно использовать – мази или кремы? Оба этих средства воздействуют на кожу положительно, отличаются скорее по функциональным возможностям:
- Кремы выглядят более эстетично. Они имеют приятный запах и текстуру.
- Мази работают с проблемными очагами, скорость их воздействия – выше. У кремов – более широкий спектр воздействия: они не только способствуют избавлению от растяжек, но и питают весь кожный покров.
- Кремы более дорогие, но их расход экономичен. Ими хорошо пользоваться для профилактики беременным или худеющим.
- Мазь помогает справиться со всеми типами шрамов, в том числе даже со старыми растяжками.
- Положительный эффект от использования мазей после родов, в отличие от кремов, гарантирован.
Препараты имеют свои достоинства и недостатки. Но, как свидетельствуют многочисленные отзывы, эффективность мазей заметнее, поэтому для лечения глубоких, старых рубцов лучше использовать именно их.
Эффективные средства от растяжек

Против растяжек, особенно после родов, используются антикеллоидные средства.
Противопоказаниями к использованию является только индивидуальная непереносимость. Но беременным и кормящим перед использованием лучше всего проконсультироваться с врачом.
Самыми популярными мазями при растяжках, по отзывам пользователей, являются:
- Elaskin;
- Цинковая;
- Ретиноевая;
- Метилурациловая;
- Гепариновая;
- Коллагеновая.
Средство против стрий должно быть качественным и проверенным, влияющим на эпидермис мягко, предотвращающим образование новых растяжек. Лучше всего для начала опробовать небольшое количество на участке кожи.
Elaskin

Мазь Elaskin является проверенным гипоаллергенным средством против растяжек, она не просто скрывает стрии, а действует на их удаление. Уже через месяц использования Elaskin шрамы менее заметны, а при правильном длительном использовании пропадают вовсе, даже если появились после сложных родов.
Успех Elaskin зависит от его натурального состава:
- Масло жожоба – природный антиоксидант. Ускоряя выработку коллагена и эластина, оно выравнивает неровности, цвет кожи.
- Миндальное масло ускоряет выработку эластина, благодаря чему деление клеток, а вследствие обновление кожных покровов, протекает быстрее. У масла неплохой профилактический эффект.
- Масло авокадо в Elaskin ускоряет синтезирование белка, тем самым улучшая состояние кожи и уменьшая покраснения.
- Масло розы стимулирует регенерацию клеток. Ускоряются жировой и углеродный обмен, кожа становится моложе, устраняется дряблость.
- Благодаря оксиду цинка поступление к клеткам дермы кислорода улучшается, что влияет на ее обновление, цвет.
Большое количество масел, входящих в состав Elaskin, питает дерму, защищает ее от сухости, что улучшает ее общее состояние, увеличивает скорость заживления рубцов. Правильно выверенные пропорции входящих в состав продуктов – двигающая сила лечения с помощью Elaskin.
Elaskin сертифицирован, его действие проверено при помощи клинических исследований. Многочисленные отзывы врачей и косметологов говорят о продуктивности Elaskin. В ней нет синтетических продуктов и ГМО.
Гепариновые препараты
Основное средство, работающее в данной мази, – Гепарин. Он отлично борется с красными или фиолетовыми полосами, придающими кожным покровам малопривлекательный вид. Гепариновая мазь – замечательное средство для профилактики растяжек, поскольку препятствует росту клеток в соединительной ткани. Применение Гепариновой мази улучшает кровообращение в сосудах и капиллярах, что ускоряет обмен веществ и регенерацию клеток.
Гепариновая мазь останавливает разрастание тканей, шрамы затягиваются, становятся менее заметными.
Интересно! После родов Гепариновая мазь подходит идеально, минимизируя последствия сильных нагрузок на кожу.
Ретиноевая мазь

Главное свойство Ретиноевой мази заключается в отшелушивании верхних ороговевших слоев кожи, что ускоряет образование новых слоев.
Но ретиноевая кислота может негативно сказаться на развитии ребенка, поэтому лучше воздержаться от использования этого средства во время беременности и кормления грудью.
Цинкосодержащие средства
Цинк – действенный металл, широко используемый в фармакологии и косметологии, отлично работает против растяжек. Но использование цинковых средств может быть опасно для имеющих аллергию на цинк. Кроме того, категорически запрещено наносить их на слизистую оболочку, открытые раны.
Коллагеновые продукты
Коллаген отвечает за улучшение эластичности кожи, ее гладкость. Практически во все средства от растяжек входят продукты, содержащие коллаген. Но при нарушениях кровообращения, гормонального фона (к примеру, после родов), одного такого средства будет недостаточно, лучше использовать его совместно с другими препаратами.
Дельные советы по применению

Положительный результат может быть не достигнут из-за некорректного применения. Чтобы достичь хорошего результата, нужно следовать некоторым рекомендациям:
- Наносить средство минимум два раза в день тонким слоем массажными движениями.
- Перед втиранием хорошенько разогреть кожу.
- Нельзя использовать препарат более 2-х месяцев подряд.
- После родов путем Кесарева сечения наносить мазь можно только при полном заживлении шрама.
- Эффективность повысится, если средство сочетать с физическими упражнениями – бегом, плаванием, занятиями йогой.
Скорость лечение значительно увеличится, если оно будет начато вовремя, при первых же признаках появления растяжек. Стоит пользоваться кремами и мазями, будь то Ретиноевая или Гепариновая, и в целях профилактики – во время беременности и после родов.
Отзывы женщин, уже вступивших на путь борьбы со стриями
Многообразие косметических средств и домашних рецептов по устранению стрий ставит в тупик. Какое средство поможет, а какое станет пустой тратой денег? Ответить на этот вопрос помогают отзывы пациентов.
После родов на бедрах появились синие полосы, боялась показать их мужу, думала, что бросит. Стала мазаться Гепариновой мазью и Контрактубексом, эффект потрясающий! Все полосы исчезли через 2 месяца.
Марианна, 27 лет.
Растяжки появились ни с того, ни с сего. Пользовалась мазями, старые стрии меньше стали. А вот новые продолжают появляться чуть ли не каждый день. Пошла к врачу выяснять причины, оказалось – гормональный сбой.
Людмила, 21 год.
После вторых родов кожа совсем потеряла упругость, на теле сплошные стрии. Мази с гепарином помогли улучшить ситуацию, но полностью убрать рубца не удалось, видимо поздно спохватилась.
Александра, 38 лет.
Как избавиться от растяжек на груди, животе, попе и бедрах: лучшие средства и методы
Растяжки на теле появляются из-за повреждения соединительной ткани при длительном растяжении кожи. Причинами их возникновения может быть беременность, значительные колебания веса, изменение гормонального фона.
Способствующими факторами являются: низкая эластичность кожного покрова, медленная регенерация волокон кожи, генетическая предрасположенность.
Для лечения растяжек нужны специальные средства, процесс восстановления длительный и затратный. Приложив немало усилий можно сделать их менее выраженными, однако не всегда удается избавиться от проблемы полностью.
Содержание статьи
Что это такое?

Растяжки представляют собой внешний косметический дефект, имеющий научное название — стрии на коже. В они основном образуются в местах наибольшего натяжения – на животе и на бедрах, могут возникать на ногах и на попе.
Редко кому удается избежать растяжек во время беременности, этому способствует быстрый набор веса и изменение гормонального фона. После родов стрии можно заметить на груди, спине и даже на руках.

Кожный покров человека состоит из трех слоев:
- Внешний слой – эпидермис, он сам является барьером от внешней среды и отвечает за защиту организма.
- Средний слой – дерма, состоящий из волокон соединительной ткани, придающий кожному покрову упругость и эластичность.
- Внутренний слой – гиподерма, представляющий собой прослойку между дермой и внутренними органами. Он состоит из рыхлой соединительной ткани или из жировой клетчатки.

Стрии образуются в среднем соединительном слое. Стремительное растяжение кожи сопровождается разрывом дермы, а для заполнения и восстановления этих микроповреждений собственных ресурсов организму часто не хватает.
На начальной стадии очаги поражения окрашены ярко, имеют розовый или красноватый оттенок.

Со временем, то есть через несколько месяцев или лет, отметины бледнеют, образуются устойчивые рубцы.

Код по МКБ-10
Образованию растяжек подвержены люди разных категорий – подростки, беременные женщины, спортсмены. Негативные изменения локализуются преимущественно в местах наибольшего натяжения кожи, однако их количество и протяженность индивидуальны.

При обширном распространении они создают значительный косметический дефект, на общее самочувствие и здоровье человека они не влияют.
Стрии натяжения имеют отдельный код L90.6 в классификаторе заболеваний МКБ-10.
Появление растяжек может быть вызвано самыми разнообразными причинами.
Образованию кожного дефекта способствуют эндокринные нарушения, например, необходимость использования заместительной гормонотерапии.
Повышенный уровень глюкокортикоидных гормонов ведет к нарушению синтеза белков в организме, что влечет за собой механическое повреждение волокон коллагена и эластина. В этом случае стрии более заметные и глубокие, покрывают значительную площадь тела, могут возникать даже на лице.
Видео
Как избавиться от растяжек
Лечение растяжек – это задача сложная, рассчитанная на долгий срок. Устранить застарелые стрии сложнее, чем возникшие недавно. Для избавления от дефекта существует множество наружных средств – мази, кремы, эмульсии, маски.

Предотвратить растяжки или сделать незаметнее можно с помощью обертываний, компрессов, пилингов, шлифовки, массажа, мезотерапии, биоревитализации. В домашнем уходе используются растительные масла и экстракты, бодяга, мед, воск. Убрать их полностью поможет только хирургическое или лазерное удаление.
Масло
Масло обычно используется для увлажнения и смягчения кожного покрова, вместе с массажем оно может стать эффективным средством в борьбе с растяжками, профилактической мерой.
Масло быстро впитывается, глубоко проникает в кожу, оставляет на поверхности защитную пленку, которая работает несколько часов подряд. В составе масел обязательно присутствуют жирные кислоты, антиоксиданты, витамины.
Масло Веледа может применяться для лечения и профилактики растяжек.

У него 100% натуральный состав (масло миндаля, жожоба и ростков пшеницы, экстракт арники), поэтому дерматологи его рекомендуют для беременных.
Какие органические масла могут использоваться для сокращения растяжек:
- кокосовое масло;
- масло розмарина;
- миндальное масло;
- масло из ростков пшеницы;
- оливковое масло;
- масло черного тмина;
- апельсиновое масло.
Растительные масла содержат увлажняющие и питательные компоненты, минералы, полезные жирные кислоты, высокую концентрацию антиоксидантов и витамина Е, помогают поддерживать кожу упругой и эластичной.
Крем
Традиционно женщины предпочитают применять от растяжек различные кремы. Их цена зависит от состава, качества, известности производителя.
Важное преимущество – это возможность применения при беременности и грудном вскармливании, так как именно в этот период женское тело подвержено возникновению растяжек.
Самые популярные и эффективные средства:
- Крем Avent. В его составе присутствуют водоросли, масло миндаля и лакуты. Эти компоненты направлены на поддержание эластичности и упругости кожи, снимают зуд, который часто сопровождает женщину во время беременности.

- Контрактубекс. В составе крема находится аллантоин, гепарин натрия, экстракт Лука Серае. Все эти вещества благоприятно воздействуют на кожу, способствуют глубокому питанию и увлажнению, ускоряют регенеративные и обменные процессы.

- Саносан. В его составе только органические компоненты – это протеины пшеницы и масло оливы. Рекомендуется применять для профилактики, так как основное действие крема направлено на питание и устранение сухости кожного покрова.

- Клирвин. В составе крема находятся эфирные масла, сок Алоэ Вера, экстракты индийских трав — Лодхра, Маджиста и Тулси, Кайфалы. Действие компонентов направлено на усиление кровотока, активизацию выработки эластина, восстановление и регенерацию всех слоев кожи.

- Мустела — крем от растяжек. Он может использоваться для устранения уже существующих растяжек, а также для предотвращения их появления. Средство дает видимый и быстрый эффект от растяжек на груди.
 В его составе комплекс натуральных и синтетических компонентов, которые дополняют и повышают эффективность друг друга. Основное активнодействующее вещество крема – это эласторегулятор, инновационный ингредиент, активизирующий выработку коллагеново-эластиновых клеток.
В его составе комплекс натуральных и синтетических компонентов, которые дополняют и повышают эффективность друг друга. Основное активнодействующее вещество крема – это эласторегулятор, инновационный ингредиент, активизирующий выработку коллагеново-эластиновых клеток. - 9 месяцев (крем). Производитель — та же Mustela. Средство рекомендуется к использованию на протяжении беременности, все 9 месяцев.
 Оно смягчает кожу, помогая ей растягиваться без негативных последствий, способствует коррекции микротравм.
Оно смягчает кожу, помогая ей растягиваться без негативных последствий, способствует коррекции микротравм.
Какой крем от растяжек для беременных лучше, не скажет даже эксперт, так как ответная реакция на косметические средства у разных людей не одинаковая. Делать выбор следует, оценивая безопасность средства, а также исходя из собственных наблюдений и предпочтений.
Мазь
Риск возникновения растяжек повышается во время беременности, особенно у предрасположенных к этому женщин. Для профилактики медики рекомендуют использовать специальные средства, уделяя особое внимание местам наибольшего натяжения кожи при беременности. Это живот и грудь.

Если беременную женщину беспокоит сильный зуд, это значит, что в области, которую очень хочется чесать, скоро появится растяжка. Чтобы этого избежать, рекомендуется несколько раз в день смазывать живот, бедра, ягодицы и грудь жирным питательным кремом или маслом.
- Бепантол эмульсия предназначена для профилактики и коррекции уже существующих дефектов кожи. Чтобы убрать растяжки на животе, лучше всего начинать им пользоваться с первых месяцев беременности, когда объемы еще совсем небольшие.
 Компоненты Бепантола способствуют смягчению и увлажнению кожи, постепенно подготавливая ее к максимальному растяжению, которое наступает перед родами.
Компоненты Бепантола способствуют смягчению и увлажнению кожи, постепенно подготавливая ее к максимальному растяжению, которое наступает перед родами. - Мама комфорт. Средство натуральное и недорогое, может использоваться во время беременности и после родов. Оно способствует глубокому увлажнению, интенсивно питает кожу, восстанавливает повреждения, устраняет дефекты.
 Заметный результат достигается только при длительном и регулярном применении, в совокупности с другими средствами линии для женщин Mama Comfort.
Заметный результат достигается только при длительном и регулярном применении, в совокупности с другими средствами линии для женщин Mama Comfort.
Мумие
В одной столовой ложке воды необходимо растворить 1 грамм мумие, добавить 2 столовые ложки любого жирного крема. Приготовленный состав втирают в пораженный стриями участок тела дважды в день – утром и вечером.

Средство полезно применять для профилактики, лучше всего оно действует после обработки кожи скрабом.
Лазерная шлифовка
В салонах красоты женщинам предлагают специальные услуги, направленные на уменьшение выраженности растяжек, сокращение их глубины.

Самые действенные методики имеют наиболее высокую стоимость. Проходят их обычно курсом, выполнение процедуры однократно должного эффекта не обеспечивает.
- У косметолога можно убрать растяжки лазером, цена процедуры зависит от аппарата и используемых препаратов. Лазерная методика с успехом применяется на появившихся недавно и застарелых дефектах.
 Лазер проникает на большую глубину, выравнивая тон кожи, способствуя восстановлению ее структуры, делая несовершенства менее заметными.
Лазер проникает на большую глубину, выравнивая тон кожи, способствуя восстановлению ее структуры, делая несовершенства менее заметными. - Дермабразия – это микрошлифовка поверхности кожи, которая приводит к активизации процессов ее обновления. Метод довольно травматичный, требующий длительного периода реабилитации. В результате улучшается качество и внешний вид кожи, она становится более гладкой и эластичной, повышается тонус.
- Радиоволновый лифтинг позволяет прорабатывать любые участки тела, где возникли растяжки. Процедура направлена на глубокое восстановление структуры кожи, укрепление ее защитных функций, подтяжку контура, устранение дефектов.
 Для сохранения достигнутых результатов на максимально долгий срок следует правильно ухаживать за телом, проводить корректирующие процедуры.
Для сохранения достигнутых результатов на максимально долгий срок следует правильно ухаживать за телом, проводить корректирующие процедуры.
Как избежать растяжек
Чтобы не беспокоиться о том, как убрать растяжки, необходимо вовремя заняться их профилактикой.
Особенно важной эта мера является для тех, кто находится в группе риска, а именно: подростков, спортсменов, беременных женщин, генетически предрасположенных людей.

Профилактика включает:
- полноценный уход за кожей тела, уделяя особое внимание зонам наибольшего растяжения;
- регулярное использование увлажняющих кремов или гелей, витаминизированных и питательных масок, средств с коллагеновым комплексом, гиалуроновой кислотой;
- применение закаливающих процедур — контрастного душа, обливаний холодной водой;
- использование вакуумного массажа, механического пилинга, восстановительных салонных процедур.

Правильное питание, физическая активность, здоровый образ жизни – три обязательных составляющих эффективной профилактики растяжения кожи. Для поддержания ее эластичности важно пить достаточно жидкости, не менее 2-3 литров в сутки.
Лучшие статьи по теме:Потница у взрослых и детей: фото, методы лечения, препараты
Момат (крем, мазь): инструкция по применению, цена, отзывы, показания, аналоги
Атопик (гель для купания, крем): инструкция по применению, цена, отзывы, аналоги
Гидрокортизон (мазь): инструкция по применению, цена, от чего помогает, отзывы

гепариновой, цинковой, метилурациловой или коллагеновой мазью?
Опубликовано: 17 дек 2015 в 18:08
 Первое, о чём думает человек, у которого появились стрии, это чем мазать растяжки, чтобы избавиться от них и вернуть красоту. Как выбрать мазь от растяжек на коже?
Первое, о чём думает человек, у которого появились стрии, это чем мазать растяжки, чтобы избавиться от них и вернуть красоту. Как выбрать мазь от растяжек на коже?
Чтобы получить ожидаемый эффект от лечения, крема и мази от растяжек должны включать в свой состав такие компоненты как:
- Бета-каротин – мощный антиоксидант, прерывающий цепные свободно радикальные реакции, что позволяет положительно влиять на обменные процессы дермы.
- Соевый глицерин – нормализует клеточное дыхание, что позволяет более эффективно бороться со старением кожи и лечить её повреждения.
- Масло лаванды – обладает заживляющим, антисептическим, болеутоляющим и успокаивающим действием.
- Масло цветков апельсина – дорогой в получении и редкий компонент, предотвращающий образование стрий, шрамов и морщин, попутно тонизирующий дерму и сохраняющий влагу в её клетках.
- Экстракт календулы – обладает смягчающим и противовоспалительным свойством, поэтому он хорошо заживляет раны и предотвращает образование рубцов, стимулируя обмен веществ в дерме.
- Ментол – самый распространённый природный антисептик с бактерицидным и противовоспалительным свойством и охлаждающим эффектом, что хорошо снимает зуд, возникающий при появлении стрий (особенно в период беременности). Поэтому мази против растяжек, в состав которых входит ментол, хорошо успокаивают повреждённую кожу.
- Пантенол – притягивает и удерживает молекулы воды (как губка), что позволяет сильно увлажнить кожу и способствовать заживлению повреждённых участков дермы.
- Витамин Е – обязательная составляющая любого крема от стрий. Это жирорастворимый витамин, который защищает клетки от старения и является первым помощником в борьбе со стриями.
- Аллантоин – катализатор клеточной активности, который часто используется в составе многих лечебных косметологических кремов, способствующий регенерации кожных покровов.
- Алоэ вера – подтягивает, увлажняет, очищает и открывает поры. Экстракт его легко впитывается, что благоприятствует заживлению клеток, снятию зуда и воспаления.
Самые популярные мази от растяжек на теле
Чем мазать кожу от растяжек, каждый решает сам, но судя по отзывам самыми популярными являются:
- гепариновая;
- ретиноевая;
- Спасатель;
- Elaskin;
- цинковая;
- метилурациловая;
- коллагеновая.
Гепариновая мазь от растяжек
 Основным действующим её веществом является Гепарин, который был выведен из клеток печени. Действие Гепарина направлено на снижение свёртываемости крови и восстановления кровообращения, как в крупных сосудах, так и мелких капиллярах. Поэтому её часто назначают после беременности, чтобы ликвидировать последствия нагрузки на кожу и кровеносную систему. При втирании в кожу, крема на основе Гепарина блокируют разрастание соединительной ткани, поэтому стрии становятся менее заметными и более тонкими. Также происходит расширение мелких капилляров, что помогает улучшить общее состояние кожи на проблемном участке.
Основным действующим её веществом является Гепарин, который был выведен из клеток печени. Действие Гепарина направлено на снижение свёртываемости крови и восстановления кровообращения, как в крупных сосудах, так и мелких капиллярах. Поэтому её часто назначают после беременности, чтобы ликвидировать последствия нагрузки на кожу и кровеносную систему. При втирании в кожу, крема на основе Гепарина блокируют разрастание соединительной ткани, поэтому стрии становятся менее заметными и более тонкими. Также происходит расширение мелких капилляров, что помогает улучшить общее состояние кожи на проблемном участке.
Ретиноевая мазь от растяжек
Ретиноевая кислота очень вредная для плода, поэтому её применение во время беременности может привести к развитию патологий у малыша. Что же касается использования кремов на основе ретиноевой кислоты после родов, то тут существует неясность про безобидность этого средства во время грудного вскармливания. В остальном же это достаточно неплохое средство от стрий, основной эффект которого заключается в химическом отшелушивании верхних слоёв кожи.
Мазь Спасатель от растяжек
Спасатель – мазь от растяжек сильно питает и увлажняет кожу, благодаря большому количеству масел. Он не только предотвращает развитие новых стрий, но и затягивает уже образовавшиеся. Поскольку этот крем очень жирный, то наносить его лучше всего ночью перед сном, так как отстирать его от одежды будет достаточно сложно.
Мазь от растяжек Elaskin
Elaskin состоит исключительно из натуральных ингредиентов, основными из которых являются масло розы, авокадо, жожобы и миндаля. По заверению производителя, Elaskin помогает быстро и легко избавиться от стрий, а натуральный его состав позволяет использовать средство, как во время беременности, так и при грудном вскармливании.
Цинковая мазь от растяжек
Цинк входит в состав многих лечебных и косметических средств, однако применять их без консультации врача рискованно, поскольку некоторые люди имеют аллергию на этот металл. Также, учитывая, что цинк нельзя использовать на слизистых оболочках и открытых ранах, то обрабатывать им грудь, пока малыш ест мамино молоко, может быть опасно.
Метилурациловая мазь
При стриях данное средство является больше косметическим, чем лечебным. Оно не убирает уже образовавшиеся шрамы и разрывы на коже, но делает их менее заметными для глаз, а вот если провести рукой по проблемному участку, то становится ясно, что улучшения так и не наступило.
Коллагеновая мазь
 Все лечебные средства против стрий, которые в своём составе содержат коллаген, должны давать хороший результат, поскольку именно коллаген отвечает за гладкость, красоту кожи и её способность к регенерации. Однако если причиной проблемы были нарушения гормонального плана или циркуляции крови, то этого может оказаться недостаточно.
Все лечебные средства против стрий, которые в своём составе содержат коллаген, должны давать хороший результат, поскольку именно коллаген отвечает за гладкость, красоту кожи и её способность к регенерации. Однако если причиной проблемы были нарушения гормонального плана или циркуляции крови, то этого может оказаться недостаточно.
Интересные материалы по этой теме!
 Пантенол от растяжек
Пантенол от растяжекПроявление растяжек на кожном покрове для некоторых людей становится неприятной неожиданностью….
Рекомендации к прочтению Вам лично!
загрузка…
Ирина Шмитько – 22 мар 2020, 17:11
Впервые использовала Skinformer от растяжек. Растяжки на бедрах и животе у меня появились после родов. Второй ребенок сделал своё дело. Спустя 2 недели после применения Скинфомера растяжки стали менее заметны. Продолжаю курс! Позже отпишусь, что вышло!
Марина Иванова – 21 мар 2020, 16:56
Стыдно! 15 лет в браке. Я конечно сама себя запустила, располнела. Муж начал увиливать от супружеских обязанностей. Я решила, что похудею и любовь вернется. Скинула на подсчете калорий почти 20 килограммов за 5 месяцев. Стала выглядеть в обежде просто сказочно – стройняшка. А вот без одежды… не всё так радужно. На животе и боках поселились растяжки. Ну вы знаете, что они вылезают, когда быстро худеешь или поправляешься, кожа не успевает перестраиваться – растяжки тут как тут. И избавиться от них потом практически нереально. Я перепробовала много косметических средств, но помог мне именно Скинформер. Помогает быстро, хоть и не дешевый.
Лилия – 01 авг 2018, 17:12
Пользовалась мазью Элакси. В принципе претензий нет к этому препарату. Очень хороший и качественный. Со своими функциями справляется.
загрузка…
загрузка…
загрузка…
Оставить отзыв или комментарий
загрузка…
загрузка…
загрузка…
Гепариновая мазь при беременности от растяжек
Беременность – один из самых волнительных и ответственных этапов в жизни каждой девушки. Ожидание появления на свет малыша сопровождается глобальными изменениями в организме матери. Новые ощущения и эмоции не всегда бывают приятными. Гормональные сбои способствуют обострению многих хронических недугов, появлению новых, таких как геморрой. Гепариновая мазь при беременности успешно решает не только эту интимную проблему, но и ряд других.
Речь идёт о комбинированном препарате, местного и наружного применения. Выраженный антикоагулянт препятствует агрегации тромбоцитов в крови, что важно при вынашивании плода. Рассматриваемое средство отличается противовоспалительным эффектом.
Указанные свойства линимента обуславливают возможность его использования во время беременности, при тромбозе геморроидального узла. Но столь многогранный препарат заслуживает углубленного рассмотрения, особенно, если дело касается женщин в положении.
Гепариновая мазь
При назначении врачом гепариновой мази у каждой представительницы прекрасного пола возникает ряд сопутствующих вопросов. Дамы интересуются в каких случаях можно применять данное средство, а в каких возможны проявления осложнений. С какого срока беременности безопаснее всего использовать лекарственный препарат на основе гепарина? От каких заболеваний применяют антикоагулянт, насколько он эффективен?
Для получения исчерпывающего ответа, важно знать характеристики и принцип действия данной мази. Остановимся на этих моментах подробнее.
Общая характеристика препарата
Рассматриваемый препарат комбинированного типа с 3 главными и более 5 дополнительными компонентами. Каждая составляющая активизирует определенные биохимические процессы, усиливающие местное действие гепариновой мази. За счёт комплексности и обеспечивается высокая эффективность линимента.
Гепариновая мазь препятствует образованию тромбов
Если рассматривать состав и воздействие отдельных элементов препарата, то функции компонентов «распределены» следующим образом:
- Гепарин – антикоагулянт, препятствующий агрегации тромбоцитов, подавляющий синтез фибрина в крови. Благодаря этому веществу в пораженных участках тела не образовываются тромбы, отёки и локальные очаги с воспалениями.
- Бензилникотинат – второе по важности вещество в составе. Оно расширяет просвет кровеносных и микроциркуляционных сосудов, что способствует более интенсивному впитыванию гепарина через стенки тканей.
- Бензокаин характеризуется обезболивающим эффектом, снимает болевые ощущения. Пациент практически сразу после нанесения мази ощущает положительные изменения, ему становится гораздо легче.
Рассматриваемое средство активно используется для лечения флебитов, тромбозов, геморроя. В некоторых случаях врачи назначают его и девушкам в положении. Но в таком случае применение корректируется в соответствии с индивидуальными рекомендациями, предписаниями и дозировками, подготовленными специалистом.
Можно ли использовать гепариновую мазь при беременности
В соответствии с пользовательской инструкцией гепариновая мазь во время беременности назначается и используется по предварительному согласованию с врачом. Потребность в данном медикаменте актуальна начиная с 27-30 недели, когда женский организм подвергается высоким гормональным и физическим нагрузкам, в особенности сердечно-сосудистая система.
Перед применением гепариновой мази важно проконсультироваться с врачом
Нередко беременным диагностируют варикозное расширение вен, что часто обуславливается избыточным давлением внутри сосудов. Застойные тканевые и сосудистые явления провоцируют развитие ещё одного неприятного недуга – тромбоэмболии. В указанных случаях гепариновую мазь можно использовать не только для лечения заболевания, но и в качестве профилактического средства.
Линимент словно по взмаху волшебной палочки устраняет болевые ощущения, локализующиеся у проблемных сосудов, избавляет от отёков.
Наиболее часто женщины, вынашивающие ребёнка, используют препарат для лечения геморроя. По статистике с этой проблемой сталкивается каждая 2 девушка, находящаяся в положении. Неутешительные статистические данные обусловлены чрезмерно высокой активностью прогестерона (женский гормон), как следствие возрастает вероятность развития запоров.
Венозное давление в прямой кишке увеличивается, что чревато выпячиванием некоторых её участков. Это приводит к развитию патологии, известной как наружный геморрой. Иногда указанные образования ущемляется, при этом возникают острые и сильные боли. В период сильных обострений пациент может находиться только в вертикальном положении.
Болезненность воспалений в период беременности и высокий риск сопутствующих осложнений требуют внимательности, при выборе медикаментом. Любой используемый препарат должен быть безопасным как для материнского организма, так и развивающегося внутри ребёнка.
Инструкция по применению
В соответствии с инструкцией по применению гепариновая мазь наносится на поверхность проблемных участков тела тонким слоем. Затем состав массирующими и максимально нежными движениями втирают в поверхность эпителия. Длительность лечения определяется в индивидуальном порядке и зависит от присутствия симптомов недуга.
Аллергия на гепариновую мазь
Средняя длительность курса для разных типов заболеваний, осложнений:
- подтёки и припухлости от ушибов – 8-10 дней;
- венозное воспаление в нижних конечностях – 7-14 дней;
- геморрой – от 3 до 14 дней.
При отеках у беременных линимент применяют от 2 до 3 раз в день. Лечебный эффект длится до 6-8 часов.
Что касается применения гепариновой мази при внутреннем геморрое, то лучше предварительно проконсультироваться с колопроктологом. У пациентов с тяжелой формой недуга геморроидальные шишки могут препятствовать опорожнению. Лечение любых патологий в обязательном порядке согласовывают с врачом.
Противопоказания
Медикаментозный препарат имеет ряд противопоказаний, не всегда его рекомендуется применять, особенно, если речь идёт о беременности.
Основные противопоказания:
- открытые или незажившие раны на коже;
- язвы и гнойные воспаления;
- гемофилия и другие заболевания, касающиеся свертываемости крови;
- тканевые некротические процессы в области сосудистой патологии;
- гиперчувствительности к компонентам средства.
Категорически воспрещается использовать линимент в первом триместре, потому как сохраняется высокая вероятность негативного влияние состава препарата на развитие плода. В этот период рекомендуется воздержаться от применения любых лекарственных средств.
Передозировка и побочные эффекты
Главный симптом передозировки медикамента – кровотечение. При его выявлении следует незамедлительно обратиться в медицинское учреждение. К побочным эффектам применения причисляют:
- дерматиты;
- зуд в области нанесения;
- крапивница;
- реакции гиперсензитивного характера.
Перед началом лечения небольшое количество (0.5-1 г) препарата наносится на запястье или участок плечевого сустава. Затем реакцию отслеживают по состоянию эпидермиса в зоне воздействия в течение 24 часов. Если реакция отсутствует, мазью можно пользоваться.
Гепариновая мазь против геморроя при беременности
В период беременности гепариновую мазь при геморрое используют в качестве профилактического средства. Оно препятствует образованию кровяных сгустков и тромбов в венозных участках прямой кишки, пораженных недугом. Препарат способствует быстрому разжижению уже сформировавшихся узлов.
Инструкция по применению гепариновой мази от геморроя
Воздействие на геморроидальные узлы происходит следующим образом: ватный тампон обрабатывают мазью в соответствии с дозировкой, указанной в инструкции, после чего его вводят в анальное отверстие. Процедуру проводят перед сном, чтобы тело пациента в период действия препарата находилось в спокойном состоянии. Поскольку лечебный эффект длится до 8 часов, то тампон извлекают спустя 12 часов.
Курс лечения наружного геморроя проходят под наблюдением врача. Для избавления от неприятного заболевания и сопутствующих симптомов достаточно от 10 до 15 ежедневных процедур. Но продолжительность устанавливается для каждого пациента в индивидуальном порядке.
Эффективность и аналоги
Эффективность лечения гепариновой мазь зависит от многих факторов. Не последнюю роль играет врач, определяющий дозировку, продолжительность курса лечения и наличие противопоказаний у пациента. Только при комплексном подходе и ответственном отношении матери, вынашивающей ребёнка, можно избавиться от недуга без риска для плода.
Иногда у женщин наблюдается индивидуальная непереносимость медикаментов на основе гепарина. Для них выходом из ситуации станут аналоги рассматриваемой мази. Ниже представлены наиболее эффективные и безопасные препараты:
- Венитан;
- Гепатромбин;
- Лиотон;
- Венолайф;
- Тромблесс Плюс;
- Гепароид Зентива.
Аналоги в период беременности назначает только лечащий врач, ни о каком самостоятельном выборе речи не может идти в принципе.
Отзывы
Кристина, 28 лет
За 2 месяца до родов пришлось начинать лечение от этой неприятной штуковины, поскольку боли были просто ужасными. Сразу же обратилась за советом к врачу, у которого наблюдалась. Мне приписали гепариновую мазь, но сразу предупредили, что она подходит не всем беременным. Тестировала на руке 2 раза, хорошо, что аллергии не появилось. Не знаю, как бы справилась с болезнью без этого препарата. Пользовалась 7 раз, после этого ужасные боли прошли. Сейчас применяю его для профилактики.
Валерия, 33 года
С геморроем, как и большинство мамочек, столкнулась во время беременности. Почитала отзывы о разных мазях и свечах от геморроя, остановилась на варианте Гепатромбина Г. Но от этих свечей пришлось сразу же отказаться из-за ужасной аллергии. Затем решила прибегнуть к «народным рецептам». До родов подмывалась холодной водой по 3-4 раза в день. Размеры «проблемы» уменьшились, а после появления на свет карапузика, её и след простыл!
Ника, 25 лет
Пока с геморроем не сталкивался, хотя уже на 25 неделе беременности. Пользуюсь гепариновой мазью, чтобы снять отёки ног. Они у меня распухают, ходить становится сложно и больно. Обратилась за помощью к врачу, и он порекомендовал эту мазь. Просто втираю в кожу 3 раза в день. Эффектом довольна – никаких проблем с ногами больше нет. Считаю, что при беременности медикаменты нежелательны. Не стоит «травить» малыша ещё в утробе.
Действие ибупрофена на организм человека: Ибупрофен — Википедия – Ваш браузер устарел
Ибупрофен во вред, или 6 случаев, в которых запрещено принимать популярное лекарство
Главная/Здоровье/Ибупрофен во вред, или 6 случаев, в которых запрещено принимать популярное лекарствоВсемирно известное обезболивающее средство необходимо принимать с осторожностью!
Одно из самых популярных в мире лекарств – однозначно, ибупрофен. О нём слышал и его употреблял каждый, кто когда-либо сталкивался с болью. Женщины в период менструации, популярные спортсмены в борьбе со сведенными мышцами и болящими суставами – любая профессия, любой пол однозначно прибегал к его помощи. Однако, несмотря на обманчивую популярность и применяемость средства, оно может оказаться даже опасным в некоторых случаях. И именно об этих ситуациях, когда безвредное и полезное лекарство становится настоящим оружием в руках незнающего человека, мы сейчас поговорим.


Заболевания сердечно-сосудистой системы
Первая группа риска – люди с заболеваниями сердца. Согласно исследованиям двухгодичной давности, прием препарата в течение как минимум двух недель кряду может стать причиной инфаркта или сердечного приступа, увеличивая вероятность таких патологий на 20-50%. Это значит, что всем людям, сомневающимся в здоровье своего сердца, стоит относиться к данному средству настороженно. А лучше и вовсе не употреблять его.


Препараты разжижения крови
Также повышенную опасность препарат представляет для тех людей, которым лечащий врач назначил медикаменты, способствующие замедлению процесса свертывания крови. К таким медикаментам относятся антикоагулянты и антиагреганты. Если вы их принимаете, то ибупрофена стоит избегать, так как параллельное использование обоих средств может вызвать осложнения.

Заболевания желудочно–кишечного тракта
При рассмотрении подобных случаев стоит принять во внимание, что ибупрофен очень сильно раздражает оболочки желудка и кишечника, что может вызвать их повреждение или усугубить уже имеющиеся проблемы. Более того, средство способствует ослаблению кровотока и, как следствие, замедлению процессов регенерации и восстановления органов ЖКТ. Это значит, что людям, страдающим от болезней, связанных с желудком и кишечником, лучше воздержаться от употребления ибупрофена.

Если вы беременны
Доказано и то, что лекарство, принимаемое на ранних сроках беременности, напрямую способствует развитию пороков сердца у ребенка в третьем триместре. Более того, достоверно известно, что употребление матерью ибупрофена в первые месяцы также воздействует на развитие и формирование яйцеклеток у плода, что напрямую может сказаться на будущей фертильности ребенка-девочки.


Инфекции мочевыводящих путей
Обманчив эффект ибупрофена и при инфекциях мочевыводящих путей. Казалось бы, при сильных болях, связанных с данными заболеваниями, как никогда лучше справится данный препарат, но тем не менее, он, используемый вкупе с антибиотиками, лишь снижает эффективность их действия, отчего болезнь может продлиться дольше в среднем на 2-3 дня. В таком случае за уменьшение боли стоит расплачиваться её увеличенной продолжительностью, что не всегда кажется лучшим вариантом.
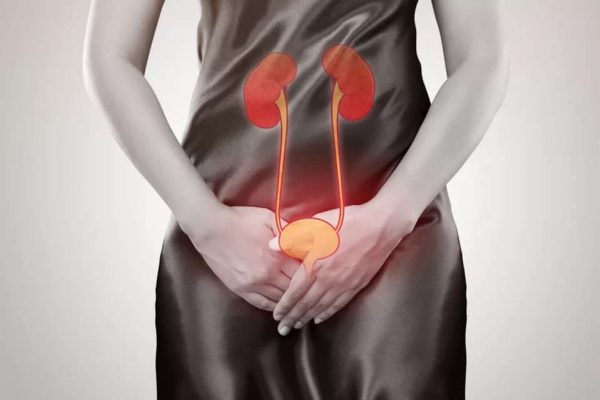

Артрит
До недавнего времени ибупрофен был в ходу больных артритом. Даже сами врачи очень часто назначали препарат пациентам для облегчения симптоматики. Однако отныне, согласно информации Европейского журнала исследований в области кардиологии от 2017 года, делать этого не стоит. Оказывается, что прием этого препарата серьезно вредит сердцу, отчего многократно повышается риск возникновения гипертонии.
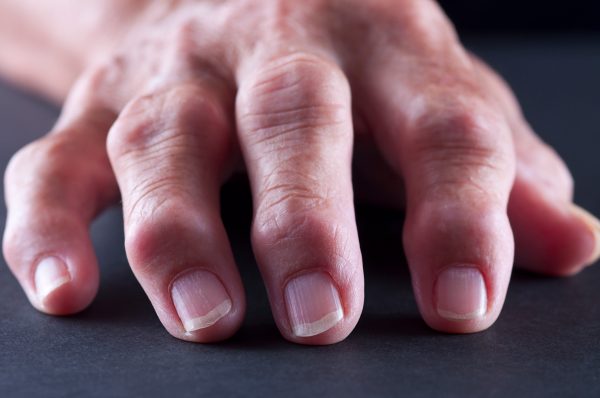

 AlinaАвтор статьи
Понравилась статья?
Поделитесь с друзьями:
AlinaАвтор статьи
Понравилась статья?
Поделитесь с друзьями:Поддержите автора:

Чем опасен Ибупрофен? Разоблачение самого популярного анальгетика: wowavostok — LiveJournal
Оригинал взят у avroraiwa https://avroraiwa.livejournal.com/3058071.html100 тысяч людей ежегодно попадают в больницу с внутренними
кровотечениями из-за приема Ибупрофена и других нестероидных
противовоспалительных средств (НПВС) в США. 16,5 тысяч из них умирают на
больничной койке. Их убивает Ибупрофен.
Ибупрофен калечит людей
Мэгги Квэйл привыкла к боли. На втором десятке лет она работала
профессиональной балериной, и то, что ей приходилось делать со своим
телом, часто находилось за пределами разумного. В течение многих дней
она стремилась исполнять безупречные арабески и прыжки. Она засыпала,
прокручивая балетные упражнения в своей голове. Она знала, что зациклена
на балете, но понимала, что это единственный способ стать успешной
балериной. И она не хотела, чтобы травмы, полученные в результате
изнурительных репетиций, стали у нее на пути.
medicine«Не репетировать один-два дня, не говоря уже о нескольких
неделях или месяцах, было недопустимо», — говорит Мэгги. Сейчас ей 37
лет, она мать троих мальчиков и работает консультантом по связям с
общественностью. – «Если вы не занимаетесь, ваша балетная техника быстро
ухудшается, так что все мы преждевременно возвращались к станку и
танцевали с незалеченными травмами».
Чтобы заглушить боль, Мэгги Квэйл принимала Адвил – препарат, основным компонентом которого является Ибупрофен.
«Многие танцоры и спортсмены глотают Адвил как конфетки», —
утверждает Мегги. – «Думаю, многие из нас находятся во власти иллюзии,
что у нас чугунные желудки, и что он (препарат) никогда не навредит
нам».
Но однажды во время репетиции «Щелкунчика» у Мэгги разболелся
желудок. Сначала боль была похожа на сильный голод, будто разъедающий
желудок изнутри. Через пару дней боль усилилась и стала острой, будто
нож, врезающийся в грудину. Поездка к доктору закончилась неутешительным
диагнозом: язва.
Конечно, Мэгги Квэйл была не первой, кто пострадал от приема таких
НПВС, как ибупрофен, напроксен и аспирин. Кенни Исли, бывший игрок
футбольной команды «Seattle Seahawks», был вынужден уйти из спорта в
1988 году из-за почечной болезни, спровоцированной приемом ибупрофена,
который был выписан для снятия воспаления и уменьшения боли в
травмированной лодыжке.
Но не только спортсмены и танцоры страдают от Ибупрофена и прочих
НПВС. По статистике, на этот препарат выписывают 100 млн. рецептов в
США, 20 млн. – в Великобритании, 10 млн. – в Канаде. Но поскольку
Ибупрофен – безрецептурный препарат, то сложно сказать, сколько сотен
миллионов человек приобретают его в аптеках по всему миру. Только по
приблизительным подсчетам, американцы ежегодно покупают около 30
миллиардов таблеток НПВС! Более того, большинство покупателей не читают
инструкцию к Ибупрофену, в которой указано множество серьезных побочных
эффектов.
НПВС были открыты в 19-м веке с изобретением аспирина, который
выделили из растения, использовавшегося древними египтянами для
облегчения боли. Ибупрофен был открыт в 1969 году как средство лечения
ревматоидного артрита.
Действие всех препаратов группы НПВС сходно: они уменьшаю воспаление
путем ингибирования действия ферментов ЦОГ 1 (циклооксигеназа 1) и ЦОГ 2
(циклооксигеназа 2). Эти ферменты создают липиды простагландины,
регулирующие функции желудочно-кишечного тракта, почек, сосудов. Эти же
ферменты ответственны за уменьшение боли и воспаления. Впрочем, есть
одна загвоздка: боль – это сигнал тела о том, что с ним не все в
порядке. Заглушая боль, люди часто усугубляют первоначальную проблему и
добавляют к ней новые заболевания, вызванные побочным действием
ибупрофена и других НПВС.
И вот к чему приводит прием Ибупрофена:Альтернатива Ибупрофену и НПВСЖелудочно-кишечный тракт
История, произошедшая с Мэгги Квэйл – всего лишь иллюстрация тех
рисков, на которые идут люди, принимающие Ибупрофен, поскольку, согласно
исследованиям, у них шансы на развитие язвы в 5 раз выше, чем у тех,
кто не принимает НПВС! До 35% побочных эффектов НПВС связаны с
желудочно-кишечным трактом: гастриты, эрозии слизистой оболочки желудка,
язвенная болезнь желудка и двенадцатиперстной кишки.Выделительная система
Прием Ибупрофена может привести к развитию почечной недостаточности и
острого канальцевого некроза почек. НПВС в целом снижают скорость
кровотока в почках, что приводит к задержке натрия и воды в организме
(нарушению водно-солевого баланса). Это в свою очередь может стать
причиной повышения кровяного давления и, как следствие, к развитию
сердечной недостаточности.Сердечнососудистая система
Результаты исследования, приведенные в авторитетном медицинском
журнале «Lancet», показывают, что прием НПВС на 30% повышает вероятность
развития сердечнососудистых заболеваний. А исследователи из
Копенгагенского университета обнаружили, что если пациентам после
первого сердечного приступа в течение недели назначают Ибупрофен, то
риск второго сердечного приступа увеличивается на 45%; при этом
вероятность летального исхода повышается на 60%!Половая система
У мужчин в возрасте от 45 лет регулярный прием Ибупрофена может стать
причиной эректильной дисфункции. Так, у мужчин, употребляющих препарат
трижды в день, на 38% больше вероятность развития импотенции.Зрительная система
У людей, принимающих Ибупрофен, встречаются такие побочные эффекты
препарата, как неврит зрительного нерва и токсическая амблиопия.Беременность
Прием Ибупрофена и НПВС может иметь мутагенное действие на плод. По
данным исследования Университета Копенгагена, у женщин, принимавших во
время беременности Ибупрофен, в 16 раз чаще рождались мальчики с
крипторхизмом.
Конечно, в момент острой боли мы не задумываемся о вреде Ибупрофена, а
просто глотаем таблетку и ждем облегчения. Но зачем травить себя
химией, если существуют действенные и проверенные веками натуральные
обезболивающие средства?
Вот самые легкодоступные из них:
Куркума
Эта золотистая специя есть на кухне почти у каждой хозяйки. Но мало
кто знает, что в ней содержится куркумин, который, согласно
исследованиям, опубликованным в 2009 году в «Журнале альтернативной и
комплиментарной медицины», так же эффективно снимает боль при артрите,
как Ибупрофен.
Босвеллия
Данное дерево у нас малоизвестно, а из его смолы делают благовония,
по аромату напоминающие ладан (отсюда его второе название – индийский
ладан). Босвеллия используется для лечения артрита, язвенного колита,
при астме и кашле.
Имбирь
Согласно исследованиям, прием имбиря уменьшает болевые ощущения на
четверть. Но более эффективно использовать имбирь в сочетании с
куркумой, босвеллией и черным перцем.
Бромелайн
Бромелайн – это фермент, получаемый естественным путем из ананаса.
Бромелайн полезно принимать при мышечных болях после занятий спортом,
для облегчения боли при травмах и артрите. Также бромелайн обладает
противовоспалительным действием.
Капсаицин
Это вещество выделяют из кайенского перца. При втирании в кожу крема с
капсаицином в пораженном месте ощущается тепло. Препараты с капсаицином
используют наружно для облегчения боли в мышцах и суставах.
Арника
Лекарства на основе арники используются уже много веков для лечения
ушибов и растяжений, скорейшего заживления ран, а также для снятия боли в
мышцах и суставах и уменьшения отечности при переломах. А новые
исследования показывают, что экстракт арники способствует заживлению
ожогов.
Валерия Трофимова
Ибупрофен наркотик – Наркотическое действие. Какие симптомы?
Смертельно опасно!
Самым страшным последствием
является необратимая умственная
деградация!
Необходимо как можно раньше распознать
зависимость и начать ее лечить.
Приходя в аптеку за покупкой лекарственных препаратов, мы уверенны в том, что покупаем только те средства, которые помогают избавиться от различных заболеваний. Но задумывались ли вы о том, что существуют определенные препараты, которые при чрезмерном употреблении могут вызывать наркотическую зависимость? Одним из наиболее часто используемых средств, которое мы приобретаем в аптеке, является ибупрофен. Несмотря на доступную цену, он способен наносить человеческому организму огромный вред, начиная от проблем с различными органами и заканчивая наркотической зависимостью. По предварительным данным наркологического реабилитационного центра «Снайпер», за последнее время обращается все большее количество пациентов, которые требуют помощи именно после использования ибупрофена.
Некоторые лекарства и ибупрофен, выступающий в виде наркотика

 Если рассматривать историю возникновения наркотиков, то стоит обратить внимание на то, что их ныне существует достаточно большое количество. Естественно, можно выделить более и менее сильные наркотики. К примеру, многие слышали о таких веществах, как амфетамин, морфий, героин, кокаин и прочих. Чаще всего их находят в чистом виде, но так же происходит так, что некоторые составляющие этих средств могут находиться и в лекарственных препаратах, используемых для лечения человека. Естественно, в свободной продаже их найти невозможно, но вот в специальных резервах клиники они хотя бы в небольших количествах существуют. Чаще всего их назначают для уменьшения не терпимой боли или же в случаях, требующих неотложной помощи.
Если рассматривать историю возникновения наркотиков, то стоит обратить внимание на то, что их ныне существует достаточно большое количество. Естественно, можно выделить более и менее сильные наркотики. К примеру, многие слышали о таких веществах, как амфетамин, морфий, героин, кокаин и прочих. Чаще всего их находят в чистом виде, но так же происходит так, что некоторые составляющие этих средств могут находиться и в лекарственных препаратах, используемых для лечения человека. Естественно, в свободной продаже их найти невозможно, но вот в специальных резервах клиники они хотя бы в небольших количествах существуют. Чаще всего их назначают для уменьшения не терпимой боли или же в случаях, требующих неотложной помощи.На сегодняшний день огромное количество жителей любой страны ежедневно покупают лекарственные средства, которые выписывает лечащий врач. Естественно, при приеме препаратов в определенной дозе, которая была установлена доктором, ничего не произойдет. Но не редко случается так, что человек, который заболел, из-за нехватки времени не идет в больницу, а сразу же отправляется в аптеку за покупкой лекарственных препаратов, которые употребляет без назначения доктора. При их неправильном или чрезмерном приеме может наблюдаться привыкание. Но очень часто подобное привыкание приводит к тому, что при передозировке человек начинает ощущать некое чувство эйфории, которое в последующем ему нравится. Но кто задумывался над тем, что любое лекарственное средство может выступать, как наркотик, при его передозировке?
Наркотические свойства препарата
У некоторых препаратов, которые выписываются врачами, содержатся определенные компоненты, которые показывают свои наркотические свойства в случае передозировки. В составе ибупрофена, являющегося отличным болеутоляющим и жаропонижающим препаратом, в процессе исследования было обнаружено вещество, которое можно считать наркотическим. А если подумать, то наличие ибупрофена можно найти в таких лекарствах, как гофен, нурофен и прочих лекарственных средствах, спокойно продающихся в аптеках.
Рассматривая ибупрофен, выступающий как наркотик, стоит обратить внимание на то, что он не дает чувства эйфории, которая может возникать после употребления достаточно сильных наркотиков, но все равно приводит к чувству привыкания при его неконтролируемом употреблении. Пытаясь уменьшить боль, мы все время увеличиваем дозу выпиваемого лекарства, из-за чего происходит снижение осознания человека, существенным образом уменьшается скорость реакции, притупляются все чувства и ощущения, человек плохо соображает, да и вовсе могут проявляться симптомы, схожие на воздействие наркотика на организм человека.
Если поделить все наркотики по группам, то можно выделить Кодеин, принадлежащий к опиоидным наркотическим веществам, вызывающим сильную зависимость. Рассматривая свойства ибупрофена, стоит обратить внимание на то, что в небольшом количестве в его составе все-таки содержится кодеин. Именно поэтому все лекарственные средства, включающие в себя наличие ибупрофена, можно отчасти считать наркотическими. Но подобное влияние будет проявляться в тех случаях, если будет осуществлена передозировка или же постоянное употребление этих лекарственных препаратов. Поэтому не стоит самостоятельно использовать данные препараты без рецепта врача, чтобы потом не обращаться за помощью к специалистам. Тем более что в последнее время в реабилитационном наркологическом центре «Снайпер» наблюдается все большее количество пациентов с подобными проблемами.
Какими могут быть симптомы после употребления лекарств, содержащих наркотические вещества?
По возможности каждый человек должен понимать то, что использовать лекарства без назначения доктора не рекомендуется. Но если вдруг произошла подобная ситуация, то применять препараты, в составе которых наблюдается кодеин, нельзя больше трех дней, так как по истечении этого времени происходит привыкание к данному веществу. В любом случае заболевание нужно лечить, а не устранять его симптомы. В том случае если после приема ибупрофена вы чувствуете постоянное головокружение и сонливость, то необходимо незамедлительно прекратить прием средств и как можно быстрее обратиться за помощью к специалисту в том случае, если лекарство вы используете длительное время. В это же время желательно избежать езды за рулем автомобиля, чтобы уйти от серьезных последствий.
В том случае, если вы систематически будете употреблять лекарства, в составе которых находится кодеин, сюда же можно отнести и использование в чистом виде ибупрофена, то при неконтролируемом количестве выпитых таблеток даже самый обычный человек может испытывать на себе чувство ломки. Естественно, постепенно будет возникать зависимость к этому препарату, что в последующем может привести к употреблению целой пачки таблеток за день.
Среди наиболее часто встречаемых симптомов, которые могут возникать после употребления кодеиносодержащих препаратов, стоит выделить:
- сыпь на кожном покрове;
- чувство расслабленности;
- тошнота;
- распространение тепла по всему телу;
- сужение зрачков;
- хорошее настроение и чрезмерная болтливость.
Если же лекарств было выпито очень много, то начинается самая обычная ломка, сопровождающаяся потливостью, поносом, тошнотой, дикой болью в суставах и мышцах, образование чувства депрессии. Все перечисленные симптомы могут возникать и после использования ибупрофена, так как в его составе есть кодеин.
Негативные последствия от приема ибупрофена
Помимо первичных симптомов, которые могут проявляться после применения ибупрофена, стоит обратить внимание и на серьезные последствия, исправить которые практически невозможно.
При периодическом использовании данного лекарственного средства у каждого человека повышается риск возникновения инфаркта практически на 30-40%. Если взять мужчину, который на протяжении трех месяцев примерно по 2-3 раза будет употреблять данное лекарство, то риск развития импотенции составляет 38%. По сути, это основные и очень серьезные последствия, исправить которые уже невозможно.
В том случае, если вы начали использование данного лекарственного средства и почувствовали некое привыкание, обратитесь за помощью в реабилитационный наркологический центр «Снайпер», где вам предоставят высококвалифицированную помощь и устранят наркотическую зависимость.
Бесплатная консультация
Не можете уговорить на лечение?
Наши консультанты помогут вам найти эффективную
мотивацию и уговорить близкого на лечение.

 Автор: Юрий Лавров
Автор: Юрий Лавров Специалист в области химической зависимости. Психолог, психотерапевт.
Окончил школу по химической зависимости. Постоянный участник всеукраинских тренингов по повышению квалификации. Учредитель “Благотворительного фонда «СНАЙПЕР». 10 лет профессионального опыта в сфере реабилитации и психо-социальной адаптации зависимых людей.
Безопасность ибупрофена в клинической практике | Балабанова Р.М., Запрягаева М.Е.
Боль – основная реакция организма на любое повреждение ткани, поэтому её купирование является проблемой для врачей любой специальности.
Согласно современным представлениям о механизмах развития и передачи болевого сигнала обоснованным лечением боли считают комплексный подход с применением различных групп фармакологических средств, механизм действия которых прежде всего направлен на подавление синтеза медиаторов воспаления и ограничение поступления ноцицептивной информации с периферии в центральную нервную систему.
Анальгетики широко используются во всем мире. В Англии более 20 млн. человек получают рецепты на нестероидные противовоспалительные препараты (НПВП), и за год (1999–2000) более 100 млн. рецептов было выписано на ингибиторы ЦОГ–2 [18].
НПВП наиболее востребованы в первую очередь при ревматических заболеваниях для купирования суставного синдрома, при травме, послеоперационных состояниях, почечной колике, мигрени, дисменорее, неврологических заболеваниях, а в последнее время обсуждается их профилактическое действие при раке толстого кишечника и болезни Альцгеймера. По данным опроса, проведенного в странах Западной Европы, НПВП выписывают более 80% врачей общей практики [5,18].
Лидирующее место по продажам занимают анальгетики, отпускаемые без рецепта, которые используются, как жаропонижающие и снимающие боль различного генеза: головную, зубную, при дисменорее и др.
В 1998 г. в США было продано 16,1 млрд. безрецептурных НПВП по сравнению с 2,9 млрд. рецептурных. Особую тревогу вызывает нарушение режима дозирования препарата (около 1/3 больных принимают рецептурные НПВП в больших, чем рекомендовано врачом, дозах).
Учитывая прогнозируемое «постарение» планеты, число лиц, нуждающихся в приёме НПВП, будет неуклонно возрастать. Это ставит перед врачами задачу обеспечения безопасности лечения НПВП. В США от медицинских ошибок ежегодно погибает больше, чем от уличных травм, рака легких и СПИДа [22]. Одна из причин этого – незнание механизма действия лекарств, особенно при сочетанном применении, возможных побочных реакциях.
В настоящее время на первое место ставится вопрос о безопасности НПВП. К возможным побочным эффектам при применении НПВП относятся поражение ЖКТ, нарушение агрегации тромбоцитов, функции почек, отрицательное влияние на сердечно–сосудистую систему. Желудочно–кишечные нарушения являются наиболее распространенными побочными эффектами при применении НПВП. Среди часто применяемых НПВП можно выделить особо неблагоприятные в этом отношении препараты – индометацин, пироксикам, флурбипрофен; относительно безопасные препараты – ибупрофен, диклофенак, кетопрофен, а также селективные ингибиторы ЦОГ–2 [4,9].
Клинический эффект и развитие побочных реакций ряд исследователей объясняют периодом полувыведения НПВП, при этом более опасными из них являются длительноживущие (табл. 1).





Особенно часто безрецептурные НПВП используются не только как анальгетики, но и антипиретики, конкурируя с ацетаминофеном. Сравнение эффекта 400 мг ибупрофена и 1000 мг ацетаминофена при терапии 113 больных с болями в горле, обусловленными тонзилло–фарингитом [10], показало, что ибупрофен значительно эффективнее, особенно в течение первых 6 часов. При кратковременном приеме этих препаратов переносимость была равной.
Во Франции и Англии с участием 1108 врачей общей практики было проведено рандомизированное исследование 3 анальгетиков: ацетилсалициловой кислоты (АСК), ацетаминофена, ибупрофена. В исследование включили 8677 взрослых пациентов с болями костно–мышечного генеза, горла, ОРЗ [23]. Лечение проводили в течение 1–7 дней в дозах: АСК и ацетаминофен 3 г/сут., ибупрофен до 1,2 г/сут. Частота значимых неблагоприятных явлений составила при приеме АСК – 18,7%, ибупрофена – 13,7%, ацетаминофена – 14,5%. Общее число ЖКТ осложнений отметили у 5,8% леченных ибупрофеном, у 7,3% – ацетаминофеном и у 10,6% – АСК. ЖКТ кровотечения отсутствовали у больных, получавших ибупрофен, но диагностированы у 4 больных на ацетаминофене (который не ингибирует ЦОГ–1) и у 2 – на АСК.
По времени развития ЖКТ–осложнений лечение АСК было самым неблагоприятным, т.к. они появлялись уже в первый день после приема 1–2 таблеток. Заключение комиссии: врачи общей практики должны отдавать предпочтение ибупрофену перед АСК и ацетаминофеном ввиду худшей переносимости АСК и потенциальной опасности передозировки ацетаминофена.
О высокой безопасности ибупрофена свидетельствует и тот факт, что он более 20 лет является препаратом, отпускаемым без рецепта в стране, где он был создан в 1962 г. S. Adams et al., работавшими в компании Boots (Великобритания) (рис. 1).
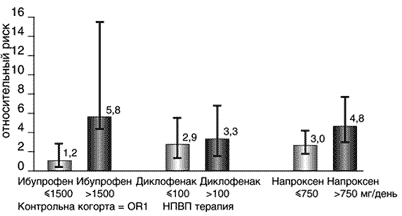
Рис. 1. Риск кровотечения из верхних отделов ЖКТ, связанных с приёмом НПВП [17]
К числу нежелательных относят осложнения со стороны сердечно–сосудистой системы, в частности, сердечную недостаточность, риск которой выше у больных с артериальной гипертонией, заболеваниями сердца и почек (табл. 6) [24]. По данным АНА, частота этих явлений при использовании НПВП у больных с АГ превышает 25%. Вероятность развития сердечной недостаточности выше при использовании НПВП с длительным периодом полувыведения (пироксикам), чем с коротким (ибупрофен, диклофенак). Выше риск развития сердечной недостаточности у лиц старше 55 лет, особенно у принимающих диуретики.

Изучение влияния НПВП на артериальное давление у 1213 гипертоников показало, что при приеме ибупрофена среднее АД снижается на 0,3 мм рт.ст. и повышается на 6,1 мм рт.ст. при приеме напроксена [25].
Ни классические НПВП, ни селективные ингибиторы ЦОГ–2 не обеспечивают кардиопротекцию, за исключением АСК в низких дозах, ингибирующего необратимо активность ЦОГ–1 в тромбоцитах. В работе [13] показано, что прием ибупрофена до АСК может блокировать ингибицию тромбоцитарной ЦОГ–1 и уменьшать агрегацию тромбоцитов, вызванную АСК, не влияя при этом на уровень сывороточного тромбоксана В2. Этот факт следует учитывать при лечении пациентов, получающих АСК для профилактики сосудистых осложнений, и рекомендовать его прием следует раньше ибупрофена, т.к. такая последовательность не отменяет эффект ацетилсалициловой кислоты.
С появлением нового класса НПВП – селективных ингибиторов ЦОГ–2 – активно обсуждается вопрос об их анальгетической эффективности по сравнению с классическими НПВП [21]. Авторы этого обзора указывают, что в литературе клинические исследования эффективности селективных ингибиторов ЦОГ–2 при лечении заболеваний неартритического характера либо дают неоднозначные результаты, либо отсутствуют. Анальгезия постоперационной зубной боли рофекоксибом в дозе 50 мг была равной 400 мг ибупрофена, а 200 мг целекоксиба – слабее. В отношении острых тонических болей нет доказательств равенства этих двух групп НПВП. Авторы считают, что для достижения максимального анальгетического эффекта необходима ингибиция обоих изоформ ЦОГ, т.к. имеются данные о временной и динамической взаимосвязи ЦОГ–1 и ЦОГ–2 и их участии в образовании Pg E2 и последующих клинических проявлениях боли [23].
Относительный риск развития отека в клинической практике среди гипертоников США представлен на рисунке 2 [28]. Как видим, что ибупрофен имеет явное преимущество перед сравниваемыми препаратами.

Рис. 2. Относительный риск развития отеков в клинической практике [31]
В исследовании CLASS [14], где сравнивался эффект и переносимость целекоксиба и ибупрофена, показано, что ибупрофен уступает целекоксибу по частоте развития отеков и повышения АД, но безопаснее рофекоксиба (рис. 3).
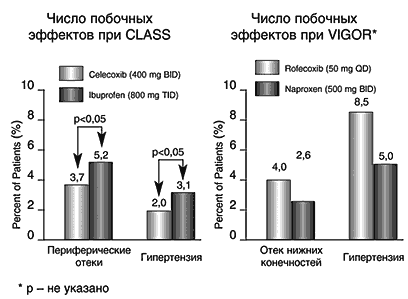
Рис. 3. Гипертензия и отек [14]
В ревматологии НПВП назначают практически при всех заболеваниях, учитывая их тройной механизм действия. В зарубежной литературе широко дискутируется алгоритм лечения остеоартроза, в котором на первое место ставят ацетаминофен. Проведенное [11] двойное слепое рандомизированное исследование показало, что у больных гонартрозом противовоспалительная доза ибупрофена – 2,4 г/сут. была более эффективна, чем анальгетическая – 1,2 г/сут. и 4,0 г/сут. ацетаминофена, что подтверждено уменьшением суставной боли и улучшением двигательной функции.Анализ данных Medline по влиянию различных анальгетиков (мелоксикама, напроксена, диклофенака, ибупрофена, целекоксиба, рофекоксиба, кодеина, морфина [8]) на выраженность боли при остеоартрозе (ОА) показал, что лучший клинический эффект достигнут при использовании ибупрофена, диклофенака и напроксена.
В обзоре [12] по лечению ОА представлены результаты двойного слепого исследования ибупрофена и беноксипрофена в 4–недельном исследовании, свидетельствующие о снижении боли на 21% в обеих группах. Аналогичные результаты получены при сравнении фенопрофена кальция и ибупрофена.
Данные [15,26] свидетельствуют о равной эффективности при гонартрозе ибупрофена в дозе 1,2–2,4 г/сут. и трамадола 200–400 мг/сут., что еще раз подтверждает высокий анальгетический эффект ибупрофена.
Частой причиной обращения к врачу и не менее частым ограничением трудоспособности является боль в нижней части спины (БНС), при которой острая фаза боли, как правило, ограничивается 7–8 днями. НПВП являются лекарствами выбора для купирования этих болей [6]. Сравнительное рандомизированное исследование, в котором 48,3% больных страдали БНС, показало, что 1200 мг/сут. ибупрофена равноценны 3 г ацетаминофена, более эффективны, чем 3 г АСК и безопаснее, чем АСК и ацетаминофен [6].
Анальгетический эффект 1200 мг ибупрофена при БНС подтвержден в одном из исследований [2], где было показано, что средняя интенсивность боли по ВАШ уменьшилась более чем вдвое на второй день, а к шестому дню полностью или значительно уменьшилась у 73% больных.
В США до 30% обращений к врачу связано с лихорадочным состоянием у детей [7]. В качестве антипиретика разрешено использовать ибупрофен в дозе 5–20 мг/кг, что сопоставимо с действием ацетаминофена.
Вопросы эффективности и безопасности ибупрофена в детской практике освещены в обзоре проф. Геппе H.A. [3]. Педиатры считают ибупрофен лучшим по переносимости НПВП у детей. Проф. Antret–Leca [3] сделала следующее заключение: «По сравнению с ацетаминофеном и АСК ибупрофен имеет меньшую токсичность при передозировке и вследствие этого – более широкий терапевтический диапазон».
О безопасности ибупрофена говорит тот факт, что он разрешен для лечения детей до 2 лет. Анализ лечения (двойное слепое исследование) 84000 детей до 2 лет по поводу лихорадочного состояния ибупрофеном в дозе 5–10 мг/кг и ацетаминофеном 12 мг/кг показал, что ибупрофен не повышает риск госпитализации детей [20].
Представленные данные свидетельствуют о том, что ибупрофен обладает высоким анальгетическим эффектом в дозе до 1200 мг/сут., хорошо переносится взрослыми и детьми, применяется у младенцев и недоношенных детей, не уступает по толерантности селективным ингибиторам ЦОГ–2.
Литература:
1. Белоусов Ю.Б., Гуревич К.Г. Влияние НПВП и парацетамола на сердечно–сосудистую систему. Клин. фармакологическая терапия, 2002, 5, 5–7
2. Вейн А.М., Данилов А.Б. Эффективность солпофекса в лечении болей в нижней части спины. Клин. фармакол. терапия, 1999, 8, 2, 47–78
3. Гeппe H.A. Первая международная конференция по применению ибупрофена в педиатрии РМЖ, 2002, т10, №18, 831–835
4. Насонов Е.Л. НПВП при ревматических заболеваниях: стандарт лечения. РМЖ, 2001, т9, № 7–8, 265–270
5. Насонов Е.Л. Применение НПВП: терапевтические аспекты. РМЖ, 2002, т10, №4, 206–212
6. Насонова В.А. НПВП при острых болях в нижней части спины. Consilium medicum, 2002, т4, №2, 102–106
7. Таболин В.А., Османов И.М., Длин В.В. Применение жаропонижающих средств в детском возрасте. Клин. фармак. терапия, 2002, т11, №5, 12–14
8. Babul N., Peloso P.M. Comparative Pharmacologic Response of analgetic agents on key outcome variables in osteoartritis. X World Congress on Pain, USA, 2002 P 211
9. Biarnason I.T. The effects on NSAID on the small intestine: clinical implications. New Standarts in Arthritis Care, 1997, v6, N 2, p2
10. Bourean F., Pelen F., e a Evaluation of Ibuprofen is Paracetamol Analgesic Activity using a Sore Throat Pain Model. Clin. Drug Invest., 1999, 17(1), 1–8
11. Brodley I.D., Brandt K.D., Kats B.P. e a Comparison of anti–inflammatory dose of ibuprofen, an analgesic dose of ibuprofen and acetomenofen in the treatment of patients with osteoartritis. N. Eugl. J. med., 1991, 325, 87–91
12. Brandt K.D. The role of Analgesics in the Management of OA Pain Amer. J. Therapeutics, 2000, v7 N2, 75–90
13. Catella–Lawson F. E a Cyclooxygenase inhibitors and the Antiplatelet effects of Aspirin. The New Eugl. J.Med., 2001, v345, 25, 1809–17
14. CLASS Advisory Committee Briefing Document FDA Arthritis Advisory Committee Meeting 2001, Maryland, Gaithersburg
15. Dalgin P. Comparison of tramadol HCL and ibuprofen for the chronical pain of OA. Arthr. Rheum., 1997, 40, 586
16. Gabriel S.E., Iaakkimainen L. e a Risk for serious gasthrointestinal complications related to use of NSAID. A meta–analysis. Am. Yntern. Med., 1991, 115: 787–796
17. Guthann S., Rodrigues G., Raiford F.S. Individual NSAID–s and other risk factors for Upper gastrointestinal bleeding and perforation. Epidemiology, 1997, 8, 18–24
18. Hillis W.S. Areas of Emerging interest in analgesics: cardiovascular complications. Am. J. Therapeutics, 2002, 9, 259–69
19. Laufer S., Tries S. Pharmacological profile of a new pirrolizine derivative inhibiting the Enzymes COX and 5– lipoxygenase. Arzneim–Forsch Drug Res., 1994, 44: 629–636
20. Lesco S.M. The safety of acetaminophen and ibuprofen children less than two years old/ Pediatrics, 1999, 104, 4, 1–5
21. McCormack K., Twycross R. Are COX–2 selective inhibitors effective analgesics? Pain Reviews, 2001, 8, 13–26
22. Medical errors in the USA WHO pharmaceuticals Newsletter, 2000, N2, 13–14
23. Moore N. e a The pain study: paracetamol, aspirin, ibuprofen: New tolerability. Clinical Drug Invest., 1999, 18(2), 89–98
24. Page J., Henry D. Development of congestive heart failure in elderly patients: an under recognized public health problem. Arch. Int. Med., 2000, 160, 777–84
25. Pope J.E., Anderson I.I., Felson D.T.A meta–analysis of the effects of NSAIDs on blood pressure. Arch. Int. Med., 1993, 153, 477–84
26. Reid E. Tramadol in Musculoskeletal Pain– a Survey. Clin. Rheumat., 2002, v21(suppl. 1), 9–12
27. Singh G. Gasthrointestinal complications of prescription and over the counter NSAID; A view from the ARAMIS Database. Am. J. of Therapeutics, 2000, 7, 115–121
28. Zhao S. ea Comparison of edema clines associated with rofecoxib, celecoxib, and traditional NSAIDs among stable hypertensive patients in US insured population. Am. Rheum. Dis., 2002, v 61, suppl 1, p 346
через сколько начинает действовать препарат
Нестероидный препарат Ибупрофен обладает противовоспалительным действием, при этом снижает интенсивность болевых ощущений и сбивает температуру тела. Через сколько действует Ибупрофен?

Когда начинает действовать Ибупрофена
Через сколько действует Ибупрофен? Как и любой другой препарат, время действия Ибупрофена зависит от формы выпуска препарата. Так, 5% мазь оказывает только местное действие, причем ее проницательная способность в кожу довольно мала. Максимальный обезболивающий эффект достигается примерно через 1 час или 2 – боль уходит. Но со временем мазь способна накапливаться в синовиальной жидкости сустава и там уже оказывает противовоспалительное действие. Таблетка Ибупрофена состоит из 200 мг активного вещества (собственно, ибупрофен) и из ряда вспомогательных веществ:
- Картофельный крахмал;
- Стеарат Са;
- Стеарат Мg;
- Повидон;
- Опадрай ІІ.
Применение лекарственного средства перорально сокращает время действия, Ибупрофен начинает действовать через 30 минут как жаропонижающе и противовоспалительное средство.
Как жаропонижающее средство Ибупрофен применяется только в случае, если температура тела выше 38,5 градусов. При склонности к судорогам препарат принимается уже при 37,5 градусов. Дозировка при этом рассчитывается 5 мг на 1 кг массы тела. Если температура выше 39,2 градуса, то допустимо повышение дозы вдвое, то есть 10 мг на 1 кг массы тела.
Для детей Ибупрофен выпускается в форме суспензии (сироп) для удобства приема. 5 мл такого сиропа содержит 100 мг Ибупрофена. Во время приема сиропа, действующее вещество Ибупрофена начинает действовать быстрее, так как не затрачивается время на растворение оболочки таблетки и ее твердого содержимого.
Сколько действует Ибупрофен
Сколько времени действует Ибупрофен? Лекарственное средство Ибупрофен действует дольше чем, например, Парацитамол. Жаропонижающий эффект Ибупрофена сохраняется около 7 часов, а значит прием препарата сокращается до 2 раз в сутки. При этом Парацитамол действует на ЦНС, чем и обусловлены противовоспалительные и жаропонижающие свойства этого медикамента. А Ибупрофен оказывает действие непосредственно на источник воспалительного процесса, что ускоряет время, когда начинает действовать средство и продлевает его эффективность.
Инструкция по применению к Ибупрофену указывает на некоторые ограничения в дозировке, поэтому не стоит ее превышать в целях достижения моментального снижения температуры. Прием превышенной дозы препарата может привести только к развитию побочных эффектов, которые совсем не добавляют здоровья.
Ибупрофен в таблетках начинает работать не мгновенно. Организму нужно время для того, чтобы вещество растворилось в желудочно-кишечном тракте, распространилось по системам и тканям. А значит, Ибупрофен не может начинать действовать по принципу «минута и все прошло». Как и любой другой препарат Ибупрофен должен пройти определенные химические процессы, которые способствуют его растворению и доставлению активного вещества по месту назначения.
Снижение эффективности Ибупрофена
Применение алкоголя вместе с Ибупрофеном не только сокращает время действия лекарственного препарата, но и проводит к концентрации токсических веществ в организме. Алкоголь полностью нейтрализует активное вещество, и действие препарата практически отсутствует.
Источники:
Видаль: https://www.vidal.ru/drugs/ibuprofen__11526
ГРЛС: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=8f0e5ee3-ab17-46f0-b0b2-3e6d90e259a4&t=
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Чем опасен ибупрофен: 4 серьезных претензии

Ибупрофен – нестероидное противовоспалительное средство, которое часто используют для облегчения симптомов артрита, головной и зубной боли, дисменореи и лихорадки. Парацетамол обладает схожими фармакологическими свойствами, но если с его побочными эффектами мы уже разобрались, то к ибупрофену осталось еще несколько серьезных претензий.
1. Ибупрофен повышает риск инфаркта на 30%
В 2013 году в журнале The Lancet вышла разгромная статья о том, что некоторые популярные обезболивающие (в том числе ибупрофен и диклофенак) могут повышать риск середечно-сосудистых заболеваний.
Британские специалисты проделали большую работу: проанализировали 639 клинических испытаний, медицинские данные 353 тысяч пациентов, и доказали, что высокие дозы ибупрофена (2400 мг в день) действительно повышают риск инфаркта на целых 30%. Людям со слабым сердцем не рекомендуется принимать этот безрецептурный препарат без консультации с врачом.
Опасения британских коллег в июле 2016 подтвердили специалисты Американской Ассоциации Сердца: ученые обнаружили, что ибупрофен задерживает в организме соли и жидкость, из-за чего мочегонные препараты для снижения давления перестают действовать, и у пациентов развивается сердечная недостаточность.
О непростых отношениях ибупрофена с сердцем догадывались и раньше: в 2011 ученые Копенгагенского университета (Дания) рассказали, что у выживших после сердечного приступа на 45% больше шансов получить второй инфаркт в течение первой недели лечения, если им назначат нестероидные противовоспалительные средства.
Вам будет интересно: Как грейпфрут превращает лекарства в яд
2. Ибупрофен грозит импотенцией
Мужчины, принимающие ибупрофен 3 раза в день в течение 3 месяцев, увеличивают риск импотенции на 38%. Об этом в 2011 году рассказали специалисты некоммерческой организации Kaiser Permanente (США) в журнале The Journal of Urology.
Ученые провели большое обсервационное исследование 80 тысяч калифорнийских мужчин в возрасте от 45 до 69 лет. Оказалось, что наряду с курением, диабетом и ожирением, регулярное употребление ибупрофена может вызывать нарушения эрекции. Впрочем, не стоит в панике выбрасывать таблетки: большинство пациентов принимают ибупрофен симптоматически, а хронические больные всегда могут обсудить потенциальные риски с лечащим врачом.
3. Ибупрофен при беременности вызывает крипторхизм у новорожденных
Увы, это касается не только ибупрофена, но и других ненаркотических обезболивающих – аспирина и парацетамола. Прием этих препаратов во время беременности повышает риск крипторхизма у мальчиков в 16 раз. Об этом в 2010 году датские ученые из Университета Копенгагена рассказали в журнале Human Reproduction.
Под наблюдением исследователей находились 1,5 тысячи беременных жительниц Финляндии и 834 датчанки. Медики следили, как часто они принимают анальгетики, а спустя несколько месяцев проверили их сыновей на крипторхизм (неопущение яичка в мошонку).
Оказалось, что одновременный прием двух видов лекарств повышает риск крипторхизма в 16 раз. Самым неблагоприятным сроком для приема ибупрофена, парацетамола и аспирина назвали второй триместр беременности: они снижают выработку тестостерона, и у плода нарушается формирование половых органов. Если крипторхизм не лечить, в будущем он может привести к бесплодию.
Вам будет интересно: Обезболивающие средства. Основные классы и механизмы действия
4. Ибупрофен не сочетается со многими лекарствами
Иногда одно лекарство может помешать воздействию другого. В этом плане ибупрофену не повезло: он плохо сочетается с большим количеством распространенных препаратов. В их числе:
- Лекарства, снижающие давление. Ибупрофен может вызвать значительное повышение систолического (верхнего) давления у пациентов, принимающих ингибиторы АПФ и другие гипотензивные препараты.
- Противовоспалительные обезболивающие. Если вы принимаете диклофенак, индометацин или напроксен, то от ибупрофена придется отказаться: в сочетании с этими лекарствами он повышает риск желудочно-кишечного кровотечения.
- Аспирин. Принимая ибупрофен в сочетании с аспирином, вы значительно повышаете риск кровотечений, поскольку оба препарата обладают антиагрегантным (разжижающим) действием. Лекарство строго противопоказано пациентам с нарушениями свертывания крови.
- Дигоксин. Этот препарат часто используется для лечения аритмии, но в сочетании с ибупрофеном повышается риск его относительной передозировки, которая чревата рвотой, диареей, некрозом кишечника, тахикардией и даже психозом.
- Литий. Иногда препараты лития назначают для лечения психических заболеваний (биполярного расстройства, депрессии, аффективных психозов), но в сочетании с ибупрофеном металл хуже выводится из организма. Когда лития накапливается слишком много, человеку грозит серьезная интоксикация, необратимые изменения в ЦНС и даже летальный исход.
- Метотрексат. Этот цитостатический препарат используется в лечении рака и некоторых аутоиммунных заболеваний. Так же как и литий, в сочетании с ибупрофеном он начинает накапливаться в организме, поражая печень и нарушая кроветворную функцию.
- Антидепрессанты. К селективным ингибиторам обратного захвата серотонина относится флуоксетин, циталпрам, пароксетин и сертралин. В сочетании с ибупрофеном они увеличивают риск кровотечения.
от чего эти таблетки помогают
Развитие большинства заболеваний связано с появлением боли и жара. В особо острых случаях, когда необходимо срочно унять боль и хотя бы временно улучшить самочувствие, многие больные принимают таблетки Ибупрофен.

Устранить болезненные симптомы несложно, если знать, как действует Ибупрофен и от чего эти таблетки помогают лучше всего.
Общее описание лекарства
Ибупрофен — таблетки белого цвета , одна из форм лекарственного препарата с одноименным действующим веществом. Средство относится к нестероидным противовоспалительным составам, спектр воздействия которых довольно широк.
Чаще всего таблетки Ибупрофен принимают при простудах — жаропонижающие и обезболивающие свойства препарата хорошо знакомы большинству потребителей. Более того, лекарство получило массовое распространение благодаря репутации настолько безвредного и безопасного средства, что его можно давать даже грудным детям.
Тем не менее, пользуясь средством, больные редко читают инструкцию, сопровождающую таблетки Ибупрофен. От чего помогает лекарство, и каким образом происходит его воздействие — информация, которую обязательно следует знать всем, кто страдает болями различной этиологии.
Особенности фармакологического воздействия
По химическому составу действующее вещество Ибупрофен, которое лежит в основе всех видов лекарств таким же названием, является производным пропионовой (она же пропановая) кислоты — бесцветной, но довольно едкой жидкости с резким запахом.
Мало кому известно, что пропионовая кислота в промышленных масштабах используется в качестве консерванта для продуктов, поскольку обладает свойством подавлять рост бактерий и вредоносных микроорганизмом. Этими же свойствами отличается ее производное Ибупрофен — одно из самых известных и востребованных в народе лекарственных средств.
Понять, от чего помогают таблетки Ибупрофен, несложно — фармакологические свойства препарата хорошо известны:
- противовоспалительная активность;
- анальгезирующее действие;
- иммуномодулирующий эффект.
Как правило, Ибупрофен также нужен для нормализации температуры — особенно эффективно препарат помогает при простудных заболеваниях.
Лечебные качества препарата обусловлены способностью действующего вещества подавлять биосинтез простагландинов, усиливающих чувство боли. Кроме того, лекарство способно стимулировать образование в организме интерферона и таким образом, активизировать иммунную систему.
Лечебный потенциал препарата
Благодаря противовоспалительным свойствам, Ибупрофен помогает от проявлений огромного количества заболеваний, связанных с обострением чувствительности нервных окончаний в отдельных участках тела:
- патологии опорно-двигательного аппарата — остеохондроз, невралгия, артриты, ревматизм, подагра, радикулит;
- болевые синдромы — мигрени и головные боли, зубная боль, посттравматические и послеоперационные воспалительные процессы;
- боли при онкологии;
- воспаления органов малого таза;
- роды.

Кроме того, Ибупрофен нужен для снижения температуры при простудах, ангине, гриппе и других инфекционных поражениях. В качестве вспомогательного средства, препарат применяют при заболеваниях ЛОР органов, пневмониях, бронхитах, а также нефротическом синдроме.
Благодаря высокой степени эффективности воздействия и сравнительно низкой вероятности развития побочных реакций, Ибупрофен был внесен в список наиболее предпочтительных препаратов ВОЗ и рекомендуемых Министерством здравоохранения РФ.
Противопоказания к приему лекарства
Несмотря на огромный перечень показаний к применению Ибупрофена, существуют заболевания, при которых следует удержаться от приема препарата, поскольку его свойства могут привести к развитию осложнений.
Хотя и лекарство обладает обезболивающими свойствами, но таблетки Ибупрофен не стоит принимать от:
- язвенных поражений кишечника, а также гастрита или колита;
- цирроза печени или печеночной недостаточности;
- болей в сердце;
- повышения давления;
- почечной недостаточности.
Кроме того, существует ряд других противопоказаний к применению Ибупрофена. Прежде всего, прием лекарства может навредить пациентам, у которых наблюдается нарушение свертываемости крови.
Таким больным нужно поинтересоваться, от чего эти таблетки, и прежде чем принимать их, проконсультироваться с лечащим врачом.
Особенные свойства лекарства
Активное вещество средства способствует повышению текучести крови, поэтому его применение может вызвать кровотечение или ухудшить состояние больного при:
- гемофилии;
- геморрагическом диатезе;
- внутричерепных кровоизлияниях;
- лейкопении;
- анемии;
- сахарном диабете;
- черепно-мозговых травмах;
- прогрессирующей патологии почек;
- повышении внутричерепного давления.
Также Ибупрофен не рекомендуется к применению в отдельные периоды беременности. Но учитывая, что эти таблетки помогают от боли, допускается разовое употребление средства.
Как правильно принимать препарат
Ибупрофен выпускается в виде таблеток, сиропа и суспензии, мази и геля — для внутреннего и наружного применения. Каждый из видов отличается по количеству действующего вещества в мг, степени воздействия, показаниям и цене. Но, несмотря на большой выбор форм лекарственного средства, таблетки остаются в числе наиболее востребованных препаратов.
По мнению медиков, Ибупрофен заслуживает внимания как препарат, эффективно и безопасно воздействующий на организм при болях разной этиологии. Чтобы не случилось нежелательных последствий, прием средства нужно строго контролировать.
Читайте также: Инструкция и цена Ибупрофена
Доза препарата рассчитывается, в зависимости от количества активного вещества и веса тела пациента — Ибупрофен применяется не более 3 раз в сутки, по одной таблетке во время еды. Каждую таблетку рекомендуется запивать водой.
Принимая Ибупрофен, следует помнить, что данный препарат не способен вылечить заболевание, его задача — облегчить состояние больного на определенный период времени. Поэтому, если симптомы болезни все равно сохраняются, необходимо обратиться к врачу и пройти обследование.
Источники:
Видаль: https://www.vidal.ru/drugs/ibuprofen__11526
ГРЛС: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=8f0e5ee3-ab17-46f0-b0b2-3e6d90e259a4&t=
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Диагностика остеопороза позвоночника: Остеопороз позвоночника – лечение, симптомы, питание – причины, симптомы, лечение и диета
причины, симптомы, лечение и диета
 Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.
Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.Дата публикации статьи:
Дата обновления статьи:
У значительной части людей старше 50 лет есть остеопороз костей. Лечение и профилактика данного заболевания зачастую не проводятся вовсе, в то время как процессы истощения костной ткани у пожилых людей идут достаточно активно. По статистике каждый 800-й человек старше 50 лет имеет перелом шейки бедра, который почти в 100% случаев приводит к инвалидности.
«Остеопороз кости» с точки зрения медицины термин не совсем верный. В переводе с греческого «osteon» уже значит «кость, «poros» – пора. При данном заболевании кости действительно становятся более пористыми.

На фото строение здоровой и пораженной костной ткани
Что происходит с костью при остеопорозе
Кость по своему строению может быть двух видов: компактной и губчатой. Компактная ткань очень плотная, имеет однородную структуру и состоит из расположенных концентрически костных пластинок. Именно компактное вещество покрывает все кости снаружи. Толще всего слой компактного вещества в средней части длинных, так называемых трубчатых костей: это, например, бедренная кость, кости голени (большеберцовая и малоберцовая), плечевая, локтевая, лучевая кость. Наглядно это показано на картинке чуть ниже.
Головки костей, а также плоские и короткие кости имеют очень тонкий слой компактного вещества, под которым находится губчатое костное вещество. Губчатое вещество само по себе имеет пористое строение благодаря тому, что состоит из костных пластинок, располагающихся друг к другу под углом и образующих своеобразные ячейки.
Губчатое вещество здоровой кости имеет хорошо выраженные костные пластинки и небольшие поры. Пластинки губчатой ткани расположены не хаотично, а соответственно тому, в каком направлении кость испытывает наибольшие нагрузки (например, при сокращении мышц).
При остеопорозе костная ткань теряет свою минеральную составляющую, в результате чего костные пластинки истончаются или пропадают вовсе. Это приводит и к уменьшению толщины компактного и разрежению губчатого вещества.
В итоге изменяется не только сама минеральная плотность кости, но и, что немаловажно, строение костной ткани. Пластинки перестают выстраиваться по линиям сжатия-растяжения, что существенно уменьшает устойчивость кости к нагрузкам.

Причины развития болезни
Остеопороз костей развивается при нарушении фосфорно-кальциевого обмена в организме, а также при преобладании процессов разрушения костной ткани над ее восстановлением.
Последний тезис стоит пояснить. На протяжении всей жизни человека кости постоянно обновляются. День и ночь в нашем организме работают клетки, называемые остеобластами и остеокластами. Остеобласты синтезируют костное вещество, остеокласты его наоборот разрушают. У здорового человека эти процессы находятся в равновесном состоянии (грубо говоря, сколько кости создалось, столько ее и «рассосалось»). При остеопорозе остеокласты работают активно, а остеобласты «недорабатывают».
Причины такого дисбаланса можно разделить на две группы. С одной стороны, после 40 лет в организме в принципе происходит замедление процессов, направленных на синтез, деление, регенерацию. Это относится и к костной ткани, поэтому после даже полностью здоровый человек в возрасте теряет по 0,4% ее массы в год. В итоге возможно развитие первичного (то есть без явных причин) варианта заболевания.
С другой стороны, значительно ускорять остеопороз могут такие факторы, как малоподвижный образ жизни, менопауза у женщин, курение и злоупотребление алкоголем, неправильная диета. Заболевания пищеварительной системы ухудшают всасывание минералов в кишечнике, что приводит к нарушению обмена кальция и фосфора. Так возникает вторичный остеопороз.

Женщины страдают данным заболеванием в 4,5 раза чаще мужчин
Симптомы остеопороза: коротко о главном
В большинстве случаев изменение нормальной структуры костной ткани начинается задолго до того, как появляются первые клинические симптомы – дискомфорт в межлопаточной области, мышечная слабость, боль в поясничном отделе позвоночника и в конечностях.
Это связано с тем, что костная ткань имеет немалый «запас прочности» – и в прямом, и в переносном смысле. Боль, изменение осанки (сутулость, боковое искривление позвоночника и подобное), переломы, видимое уменьшение роста человека возникают уже когда изменения в костях очень выражены.
В зависимости от того, насколько выражено разрушение костной ткани выделяют несколько степеней болезни:
- 1 степень (легкая) характеризуется незначительным снижением плотности костной ткани. У больного наблюдаются непостоянные болевые ощущения в области позвоночника или конечностях, снижение мышечного тонуса.
- При 2 степени (умеренной) наблюдаются выраженные изменения в структуре костей. Боль становится постоянной, появляется сутулость, вызванная поражением позвоночного столба.
- 3 степень (тяжелая) – крайний вариант проявления болезни, когда разрушена большая часть костной ткани. Характерны выраженные нарушения осанки, уменьшение роста, постоянная интенсивная боль в спине.
Как правило, на прием к врачу пациенты попадают именно в запущенной стадии остеопороза. Несмотря на достижения медицины, помочь людям полностью восстановиться в таких ситуациях не удается. Впрочем, активное и грамотное лечение способно остановить заболевание и предотвратить самые грозные его последствия – переломы позвоночника, шейки бедра, которые часто заканчивающиеся смертью пациента, и почти всегда – инвалидным креслом.
Именно потому, что до потери 20–30% костной массы заболевание практически никак себя не проявляет, людям старше 40 лет целесообразно получить консультацию врача-ревматолога, чтобы определиться, имеются ли у них первые признаки остеопороза и следует ли начать лечение. Установить первые симптомы и изменения в организме помогают дополнительные способы обследования, например, денситометрия – измерение минеральной плотности костей.

При нехватке кальция организм берет его из костей
Лечение медикаментами
Часто даже от врачей общей практики можно услышать, что лечить остеопороз нужно препаратами кальция и витамина Д. Так это или нет?
Безусловно, лекарства этих групп являются базовыми в терапии: они назначаются если не всегда, то в большинстве случаев – точно. В то же время хочется акцентировать внимание на том, что подход к лечению даже легкого или умеренного остеопороза обязательно должен быть комплексным, и применения одних кальциевых препаратов совершенно недостаточно для достижения желаемого эффекта.
Большинство препаратов, используемых в терапии, подавляют деятельность остеокластов или стимулируют работу остеобластов. И в том, и в другой случае организм переключается с разрушения кости на ее восстановление.
Поскольку важнейшей составляющей костного вещества являются кальций и фосфор, назначаются лекарства, содержащие эти минералы. Считается, что человек испытывает дефицит кальция гораздо чаще, нежели фосфора, так как в рационе подавляющего большинства людей его содержание недостаточное.
За усвоение кальция в кишечнике ответствен витамин D. Именно поэтому в схемах лечения остеопороза есть этот витамин. Также витамин D вырабатывается в коже во время принятия солнечных ванн. С этой точки зрения благоприятное как профилактическое, так и лечебное действие на организм оказывают умеренные солнечные ванны. В зимнее время врач может назначить курсы ультрафиолетового облучения под специальными лампами.
Некоторым пациентам параллельно с минерализующей терапией назначается гормон кальцитонин, который стимулирует поступление кальция из крови в кости. Как и препараты других групп (бисфосфонаты, эстрогены), кальцитонин тормозит процессы рассасывания костной ткани. Он воздействует на остеобласты, активизируя их, а остеокласты наоборот подавляет. Особенно эффективен кальцитонин, если у пациента диагностирован вторичный остеопороз или просто легкая и умеренная степень заболевания.
Бисфосфонаты – еще одна группа эффективных препаратов для лечения патологии. Они запускают процесс запрограммированной гибели остеокластов. В конечном итоге это приводит к замедлению процессов рассасывания костной ткани.

Для профилактики болезней костей и суставов обязательно необходима физическая активность
Эстрогены – одни из наиболее популярных препаратов для лечения остеопороза у женщин, вступивших в менопаузу (старше 45–50 лет). Эстрогены являются женскими половыми гормонами.
Современные эстрогеновые препараты воздействуют на рецепторы клеток костей, приводя к норме процессы костного синтеза и разрушения, и при этом не оказывают стимулирующего действия на половую систему женщины. Тем не менее, в большинстве случаев эстрогеновые препараты, несмотря на их доказанную эффективность в лечении, назначаются женщинам с удаленной маткой. Такая мера осторожности позволяет минимизировать риск возникновения гормонозависимых («эстрогеновых») злокачественных опухолей.
Немедикаментозное лечение
Немедикаментозное лечение – важный аспект терапии, однако не стоит слишком обнадеживаться, рассчитывая на полное излечение только лишь при помощи отваров из трав и физических упражнений (особенно при тяжелой степени заболевания).
К немедикаментозным видам терапии и профилактики стоит отнести физкультуру, ходьбу (пешие прогулки), аэробику. Требования к таким нагрузкам не слишком сложны: они не должны быть чрезмерными (никаких занятий со штангой!), не должны подразумевать резкие механические удары (как, например, при активных играх с мячом).
Правильная диета
Помимо медикаментозного лечения и физической активности, всем больным показана и обязательно должна проводиться коррекция рациона питания. Доказано, что подавляющее большинство россиян не получает достаточное количество кальция с пищей и при этом не принимает кальцийсодержащих препаратов.
Взрослому человеку (25–50 лет) требуется порядка 1200 мг кальция ежедневно. Потребность в нем у беременных и кормящих грудью еще выше: около 1500 мг. Пожилым людям требуется 1200–1500 мг кальция.
Для профилактики и лечения остеопороза любой степени тяжести рекомендуется принимать больше молочных продуктов, и в особенности сыра, в 100 граммах которого содержится порядка 700–1000 мг кальция. В сгущённом молоке, любимом многими лакомстве, кальция также немало: в 100 граммах продукта 307 мг. 500 мг содержит брынза и плавленый сыр, 120 – коровье молоко и простокваша, 150 – творог (расчеты даны на 100 грамм продукта). Лучше всего кальций усваивается из кисломолочных продуктов.
Из немолочных продуктов можно рекомендовать грецкие орехи и фундук (122 и 170 мг соответственно), сардины (427 мг), белокочанную капусту (210 мг), черный хлеб (100 мг).
Безусловно, список этот не полный. Для тех, кто желает более глубоко изучить данный вопрос, существуют специальные таблицы (данные в разных таблицах отличаются). Например:

Помимо кальция рацион необходимо обогатить продуктами, содержащими магний, фосфор, калий. Ограничение поваренной соли также является важным моментом не только в профилактике остеопороза, но и других заболеваний (преимущественно сердечно-сосудистой системы).
В завершение статьи хочется напомнить уже набившую оскомину истину: любую болезнь проще предотвратить, чем лечить. Именно поэтому сбалансированное питание и физические нагрузки, а людям после 45 – регулярный прием препаратов кальция (только после консультации с врачом!) позволят вам предотвратить последствия остеопороза и оставаться здоровыми долгие годы.
Владелец и ответственный за сайт и контент: Афиногенов Алексей.
Остеопороз (Osteoporosis) Позвоночника Симптомы и Лечение, Диета
Из статьи узнаем, что такое остеопороз позвоночника симптомы и лечение, медикаментозное и народными способами, узнаем причины болезни, классификацию, трудно ли диагностировать, как питаться и какой образ жизни вести, какие профилактические меры помогут уберечься от недуга.
Остеопороз – заболевание системное, медленно прогрессирующее, со стертой симптоматикой. Характеризуется уменьшением плотности костей, ведет к усиленной ломкости костей. Локализация остеопороза может быть на любых участках опорно-двигательного аппарата.
Чаще других страдает позвоночник. Хрупкость костей часто приводит к компрессионному перелому позвоночника. Перелом позвонков происходит при сжатии. И нередко остается не диагностированным. Так как протекает бессимптомно, без нарушения функций позвоночника. Благодаря этому он носит название молчаливой болезни.
Классификация остеопороза позвоночника
Совсем немного скажем о классификации болезни, чтобы лучше понять ее. Возможно два вида развития болезни.
- Первичный, как результат старения организма.
- Вторичный, как симптом других заболеваний. Возникающий из-за болезни эндокринной системы, органов пищеварительного тракта, кровеносной системы, ревматизма и других патологий.
Выделяют три ведущих типа первичной патологии:
- постменопаузальный, возникает у женщин из-за нарушения продукции эстрогенов и обмена кальция в организме
- старческий или сенильный, развивается из-за срыва равновесия между формированием и разрушением клеток костной ткани
- комбинированный или идиопатический, возникает в любом возрасте, сочетает нарушение образования эстрогенов и процесса разрушения кости
Развитие болезни может проходить и без объяснимых причин в молодом возрасте у женщин и мужчин.
Кроме того в зависимости от глубины процесса, выделяют три стадии патологии:
- умеренная деформация
- средняя деформация
- тяжелая деформация
Первая стадия протекает бессимптомно, на второй симптомы ощущаются и диагностируются рентгеноскопическим методом. На третьей стадии признаки болезни явно выражены, нередко сопровождаются патологическими переломами.
Остеопороз позвоночника: симптомы и лечение, причины и факторы, провоцирующие болезнь
Рассмотрим причины возникновения такой болезни, как остеопороз позвоночника, симптомы и лечение различных отделов позвоночного столба.
Причины и факторы провоцирующие остеопороз
Основные причины остеопороза – уровень плотности костей снижается, уменьшается плотность костей, происходит вымывание солей Ca. Обычно эти изменения происходят после 50 лет, но у многих они возникают в более раннем возрасте.
Выделяют немалое число факторов риска возникновения данной патологии. Главные из них:
- наследственность
- возраст, запаздывающий дать команду организму вовремя заменить старые клетки
- нехватка витаминов
Обычно остеопороз возникает у женщин в менопаузе и после нее. В этот период количество эстрогенов резко снижается, быстрота вымывания минеральных солей наоборот увеличивается. Остеопороз у мужчин возникает реже, потому что уровень эстрогенов у них с возрастом снижается незначительно.
Кроме того, к возможным причинам остеопороза можно отнести употребление алкоголя, прием некоторых лекарств, гормональные изменения, недостаток потребления кальция, хронические болезни суставов.
Общие симптомы остеопороза
Доказано, что остеопороз позвоночника не проявляется до первого перелома и долгое время протекает совершенно бессимптомно. Первичные симптомы остеопороза у мужчин и женщин почти одинаковые.
Появляется сутулость, выражен грудной кифоз – горб. Осанка меняется, человек становится ниже ростом. Возникают проблемы с зубами, вплоть до выпадения. Ногти становятся ломкими. Нарушается походка, появляется хромота. Появляется частое сердцебиение, судороги во время сна. Волосы становятся ломкими, появляется ранняя седина.
Возникает хруст во время движения, нарушается подвижность в суставах. Движения сковываются, сокращается амплитуда поворотов и наклонов из-за болевых ощущений. Человек становится раздражительным. Болезнь прогрессирует, и симптоматика становится более выраженной.
Первичная симптоматика проявляется в виде постоянных ноющих болей в позвоночнике. Длящихся по несколько дней и усиливающихся при нагрузках.
Симптоматика остеопороза разных отделов позвоночника формируется из вредных последствий разрушения костей.
Остеопороз поясничного отдела позвоночника
Чаще уязвимым в поясничном отделе становится 1-й поясничный позвонок. Он подвергается разрушению, и нервные корешки сдавливаются. Патология поясничного отдела характеризуется поясничным лордозом, при этом угол изгиба увеличивается и появляется проседание поясницы.
Уменьшается расстояние между тазом и ребрами. Затем появляются провисающие складки кожи, косые мышцы живота ослабляются, а живот увеличивается. Так, на фоне изменения позвонков развивается остеохондроз.
Затем возникают защемления и воспаления, и наконец это приводит к нарушению в работе пищеварительной системы и органов, находящихся в брюшной полости.
Остеопороз шейного отдела позвоночника
Примечательно, что чаще болеют люди 30 – 50 лет. При патологии позвонков шейного отдела длина шеи уменьшается, в результате меняется угол наклона головы. Нагрузки на межпозвоночные диски вызывают остеохондроз. Почти всегда появляется не локализованный выраженный болевой синдром.
Начинаются головные боли, тошнота, головокружение, напряжение и боль в мышцах. Шейный остеопороз наиболее опасен. Так как возрастает опасность компрессий (сжатий) артерий, она приводит к кислородному голоданию мозга, и артериальной гипертензии.
Остеопороз грудного отдела позвоночника
Чаще всего травмируются 11 и 12 позвонки из-за максимального давления на них. Меняется их форма и высота. В результате появляются деформации клиновидной формы, гнущие позвоночник вперед. В результате этого рост становится меньше на 5-7 см за несколько лет.
Сильная сутулость и выраженный грудной кифоз вместе с шейным лордозом образуют своеобразный горб, носящий название – аристократический или вдовий горб.
Примечательно, что при компрессионных переломах грудных позвонков боли слабые или совсем отсутствуют. Но возникает одышка, стеснение дыхания даже при небольших нагрузках. Из-за этого появляются сложности с органами грудной клетки.
При переломах позвонков на соединении грудного и поясничного отдела возникают острые боли, которые отдают в диафрагму и верх живота.
Падение даже с небольшой высоты может привести к травме позвоночника. Инвалидность при остеопорозе явление редкое, и возможна только при появлении тяжелых осложнений, последствий патологии. К таким последствиям относятся сильнейшие искривления позвоночника и переломы, приведшие к необратимым изменениям.
Диагностика остеопороза
На начальном этапе врач выясняет историю заболевания. Проводит физический осмотр пациента. И назначает ряд диагностических мероприятий:
- денситометрия – для оценки минеральной массы и плотности костей, количества в них кальция и риска получить перелом
- лабораторное обследование – общеклинический и биохимический анализ сыворотки крови, для оценки обмена кальция и фосфора
- рентгенологическое исследование различных отделов позвоночника
- эндоскопическое обследование функции почек и печени, пищеварительного тракта
На рентгенографии обнаружение остеопороза запаздывает, когда плотность костей снизилась примерно на 30%. Поэтому самым точным и несущим информацию методом диагностики является денситометрия. Она позволяет обнаружить заболевание и место локализации разрушения кости.
Лечение остеопороза: медикаментозное и народными средствами, питание при остеопорозе
Чтобы лечение было результативным, необходим комплексный подход к проблеме. Решается сразу несколько задач – увеличение костной массы, уменьшение боли, профилактика переломов. Поэтому помимо стандартного медикаментозного лечения, рекомендуют пользоваться народными средствами.
Важно понимать, что назначить и сопровождать лечение может только врач!
Медикаментозные методы лечения остеопороза
Медикаментозная терапия включает в себя:
- терапию, направленную на снижение боли и увеличение двигательной активности
- лечение основного заболевания, виновника нарушения в костной ткани
- терапию, направленную на стимулирование костеобразования
- лечение осложнений и коррекция привычного ведения жизни
Кроме того, для устранения недостаточности эстрогена у женщин, назначают гормональное заместительное лечение, чтобы сдержать процесс разрушения костей.
Восстановлению костей помогают современные препараты – бисфосфаты (Алендронат, Осталон). При постоянном приеме этих препаратов снижается частота переломов. Применяют их совместно с препаратами кальция.
Параллельно проводится лечение симптомов болезни, проводится общеукрепляющая терапия. Прием витаминов обязателен в лечении остеопороза. Вместе с витамином D активно применяют А, С и vit.группы В. Витамин D способствует хорошему усвоению кальция. Запивать препараты Ca лучше кислым соком.
Препараты Са снижают риск повреждения и перелома позвонков. В настоящее время есть различные комбинации витамина D с кальцием и другими микроэлементами. Правильный выбор поможет сделать квалифицированный врач.
Наконец, для лечения болевого синдрома используют препараты диклофенака (ортофен, наклофен).
Народные средства в лечении остеопороза позвоночника
В помощь к медикаментозному лечению подойдет народная мудрость. Так, хорошими помощниками будут продукты жизнедеятельности пчел. Для этого возьмите по 100 гр меда, прополиса, молотой скорлупы. Все смешать и принимать дважды в день по чайной ложке около 2 месяцев.
Отлично подойдет и отвар из травы спорыша и хвоща полевого, который принимают в течение двух месяцев трижды в день по 30 мл.
Так же хорошим средством, укрепляющим костную ткань, будет мумие. Его принимают утром и вечером по 25 мл, растворив в воде. Курс приема составляет 3 недели. Кроме внутреннего приема, рекомендуются ванны с мумие. В ванну с теплой водой добавляют 150 мл жидкого мумие, принимают на ночь. Длительность курса пол месяца, всего провести 5 курсов.
Не лишним будет и лечение яичной скорлупой. Тщательно промытую скорлупу смолоть в порошок. Принимать ежедневно, добавляя по 2-3 гр в каши.
Полезны при остеопорозе и такие травы как: сныть, хрен, чернобыльник, одуванчик, зверобой, окопник, сабельник. Действие этих трав направлено на нормализацию усвоения микроэлементов.
Питание при остеопорозе
Питание играет существенную роль в лечении остеопороза, так как часто он возникает на фоне несбалансированного питания . Важно отказаться от кофе, шоколада. Кофеин, содержащийся в них, ускоряет выведение кальция. Актуально насытить рацион полезными для костей продуктами:
- содержащими кальций продукты – кисломолочные и молочные, зерновые
- продукты богатые витамином D – кунжут, яйца, капуста, орехи
- продукты, с содержанием цинка – морепродукты, печень, бобовые
- магний для укрепления костей – содержится в орехах, овощах, фруктах
- много микроэлементов в соках – морковном, яблочном, свекольном
Предлагаю почитать о таком полезном злаке, как чечевица польза и вред ее при различных состояниях организма
Надо ограничить потребление белков, они задерживают всасывание кальция из кишечника. Под запретом соленые, жареные и копченые продукты. Соблюдение диеты позволяет улучшить качественный состав костной ткани и предотвратить остеопороз.
Профилактика остеопороза позвоночника
Важно помнить, что позвоночник можно сохранить здоровым надолго, если соблюдать профилактические меры. Давно известно, что остеопороз может возникнуть не только у людей в возрасте, но и у детей. Во время быстрого роста кости не получают кальций во время еды в нужном количестве. Они становятся хрупкими. Следовательно, профилактику надо проводить независимо от возраста. Основные меры профилактики:
- правильное, рациональное питание
- терапия хронических заболеваний
- своевременные медицинские осмотры
- динамичный образ жизни, адекватные физические нагрузки
Все эти мероприятия можно отнести к здоровому образу жизни. В первую очередь следует избавиться от вредных привычек – алкоголя, курения. Не злоупотреблять кофе, он вымывает кальций из костей. Важно, чтобы пища была богата минералами – кальцием, магнием, фосфором.
Витамин D важен, он способствует усвоению кальция. Поэтому необходимо достаточно времени проводить на солнце. По 20 минут утром до 10 час и вечером после 5 часов. Особенно актуально это для беременных женщин и маленьких детей.
Женщинам после 50 проводить эстрогензаместительную терапию. Физическая активность способствует сохранению плотности костей. Потому что костям, как и мышцам необходима тренировка. Так они становятся значительно прочней и толще. Но двигательная активность должна быть умеренной и регулярной. Это могут быть танцы, аэробика, лечебная гимнастика.
Напоследок предлагаю посмотреть краткое видео по теме:
Подведем итог: в статье описано, что такое остеопороз позвоночника, симптомы и лечение узнали, с причинами болезни и классификацией ознакомились, профилактику, и здоровый образ жизни усвоили. То, что установить диагноз и прописать лечение может только врач – запомнили!
симптомы, диагностика, лечение в ЦКБ РАН
Остеопороз – хроническое системное, метаболическое заболевание, которое характеризуется снижением костной массы и структурной перестройкой, приводящей к повышению ломкости кости и риску переломов.
Этой болезнью страдают в основном пожилые люди, причем чаще пожилые женщины. Подсчитано, что остеопорозом страдает в мире более 200 миллионов человек, из них 2,5 миллиона имеют переломы. Причем, 18% женщин старше 60 лет имеют ту или иную стадию компрессионных переломов позвоночника.
Симптомы
Остеопороз развивается постепенно и клинически выявляется только после переломов, что послужило основанию называть его «скрытой эпидемией».
Клиническая симптоматика остеопороза складывается из деформации позвоночника (кифоз), снижения роста пациента, патологических переломов кости. Причём переломы тел позвонков являются одним из наиболее распространённых типов остеопоротических переломов. Переломы могут быть как бессимптомными, так и с болевым синдромом. Нередко пациенты жалуются «на слабость в спине».
При наличии остеопороза позвоночника у больного также возникают болевые ощущения при ощупывании и поколачивании позвоночного столба. Спинные мышцы при этом, как правило, значительно напряжены. Плюс ко всему данное заболевание характеризуется явными изменениями осанки. Это может быть сутулая спина, так называемая «поза просителя», а так же «вдовий горб» или же «горб престарелых дам». Довольно часто при остеопорозе позвоночника наблюдается также усиление поясничного изгиба. По бокам живота, как правило, появляются мелкие складки на коже. Вследствие изменения анатомических взаимоотношений позвоночника и грудной клетки уменьшается жизненная ёмкость лёгких и нарушается работа сердечно-сосудистой системы.
Диагностика
Диагностика остеопороза должна включать обычную рентгенографию позвоночника в двух проекциях, компьютерную томографию, по возможности магнитно-резонансную томографию, определение уровня щелочной фосфатазы.
Лечение
Проведение функционального лечения переломов тел позвонков у лиц пожилого возраста на фоне остеопороза во многом затруднено из-за опасности развития гиподинамических осложнений, использование фиксирующих корсетов и ортезов у таких больных существенно ограничено в связи с их непереносимостью и риском обострения сердечно-легочной недостаточности. Традиционные оперативные методы лечения переломов тел позвонков связаны со значительной травматичностью и кровопотерей, которые могут явиться фатальными для организма пожилого человека.
Вертебропластка
Среди методов оперативного лечения неосложненных переломов тел позвонков при остеопорозе необходимо выделить методику чрезкожной вертебропластики, разработанную и примененную во Франции в 1984г. Deramond EL, Depriester С, Galibert P., Le Gars В. Это малоинвазивная технология для лечения болевого синдрома в позвоночнике, обусловленного различными заболеваниями, поражающими тело позвонка.
Все манипуляции выполняются под рентгеновским контролем.
Показаниями к вертебропластике являются:
- компрессионные переломы на фоне остеопороза как с болевым синдромом так и безболевые формы;
- опухолевое или метастатическое поражение тел позвонков;
- гемангиома тела позвонка при ее тенденции к росту и возникновению болевого синдрома;
- миеломная болезнь.
Противоболевой эффект связан с устранением микроподвижности осколков, термическим и химическим эффектом при полимеризации, вызывающим дерецепцию нервных окончаний. Затвердев, костный цемент восстанавливает опорную функцию позвонка. Это позволяет обойтись без травматичной хирургической операции или длительного ношения неудобного корсета. Исправление деформации и укрепление позвонка происходит за счет непосредственного нагнетания цемента в тело позвонка через специальную иглу как правило под местной анестезией.
Противопоказания к проведению процедуры:
- Геморагический диатез;
- Инфекции;
- Повреждения задней стенки позвонка делает выполнение процедуры опасной из-за риска вытекания цемента в позвоночный канал и сдавления спинного мозга.
Манипуляция выполняется через кожный прокол. Пациент может быть выписан уже на следующий день после операции.
Кифопластика
Новый способ лечения компрессионных переломов на фоне остеопороза. Особенностью данной методики является то, что через иглу в сломанное тело позвонка с двух сторон вводится баллон и путём симметричного нагнетания контрастной жидкости в этот баллон можно частично либо полностью восстановить утраченную высоту тела позвонка. Затем в образованную полость звводится костный цемент.
Эта операция так же выполняется через прокол кожи (то есть, не требует хирургических разрезов) под местной анестезией. Длительность кифопластики составляет в среднем 30-60 минут. После такой операции пациент может быть выписан из стационара уже в этот же день.
Кифопластика позволяет:
- прекратить или значительно уменьшить боли в спине предотвратить дальнейшее «проседание» сломанного позвонка, что способствует прекращению прогрессирования деформации позвоночника и связанных с этим проблем в отдаленном периоде;
- восстановить физиологические изгибы позвоночника и сохранить нормальную осанку.
Кифопластику следует рассматривать как операцию выбора для лечения пациентов с болью в спине и деформацией позвонка в результате патологического компрессионного перелома.
Результаты операции кифопластики:
В результате клинических исследований показано, что у 90 % пациентов с компрессионным переломом позвоночника на фоне остеопороза боли в спине значительно уменьшаются или проходят сразу или в течение 2 недель после кифопластики. У 70-90% пациентов происходит практически полное восстановление нормальной высоты тела сломанного позвонка.
Общая информация о заболевании
По мнению экспертов ВОЗ, остеопороз сегодня – одно из распространенных заболеваний, наряду с инфарктом миокарда, онкологической патологией и внезапной смертью, он занимает ведущее место в структуре заболеваемости и смертности населения. Социальная значимость остеопороза позвоночника определяется его осложнениями – переломами тел позвонков, обуславливающими высокий уровень инвалидности и летальности среди лиц пожилого возраста и, соответственно, большие материальные затраты в здравоохранении. Среди всех переломов у лиц старших возрастных групп на фоне остеопороза переломы тел позвонков составляют от 20 до 30%.
Различают несколько клинических вариантов такого недуга. Это постменопаузальный или постклимактерический остеопороз, поражающий женщин во время климакса. Болезнь тут связана с возрастными инволютивными процессами в яичниках, со снижением секреции гормона паращитовидных желез и дефицитом в организме активного метаболита витамина Д3- кальцитриола, в значительной мере регулирующего обмен кальция.
Старческим или синильным остеопорозом страдают люди преклонного возраста, старше 75-80 лет. Треть из них мужчины. Бессимптомные, то есть как бы незаметные для пациента, переломы позвоночника, определяются в каждом четвертом случае. У таких пациентов снижен уровень кальцитриола – продукта витамина Д3,поэтому нарушен костный обмен кальция. Здесь тоже огромную роль играет дефицит кальция, солнечных лучей, ограничение физической активности, способствующих синтезу витамина Д3 в организме.
При этом около 80% пациентов из-за боли резко ограничивают элементарную бытовую деятельность, у них происходит обострение хронических заболеваний, большинство из пострадавших нуждаются в уходе, существенно возрастает летальность.
Остеопороз позвоночника: симптомы и лечение, причины
Остеопороз позвоночника — патология скелета, для которой характерно изменение костной структуры. По мере прогрессирования заболевания происходит медленное, постепенное снижение костной массы. Позвонки становятся менее прочными, что значительно повышает вероятность переломов даже при падении с высоты собственного роста. Опасность остеопороза заключается в его практически бессимптомном течении. О его наличии человек обычно узнает при диагностировании другого заболевания или после перелома тела позвонка.
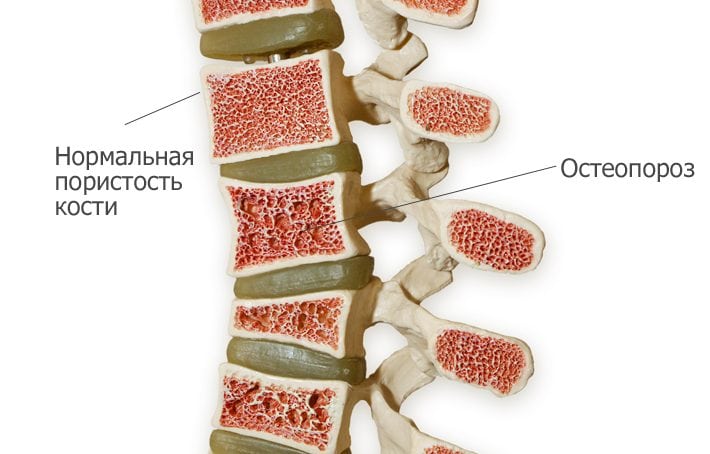
Для выявления остеопороза проводится ряд инструментальных исследований — ренгенография, денситометрия, КТ. По результатам биохимических анализов оценивается метаболизм костных тканей и состояние гормонального фона. В терапии используются препараты различных клинико-фармакологических групп — кальцийсодержащие, Кальцитонин, витамин D, бисфосфонаты, глюкокортикостероиды.
Характерные особенности заболевания
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Диффузный остеопороз — системное заболевание, развивающееся при преобладании процессов разрушения костных тканей над их регенерацией. В итоге позвонки утрачивают способность удерживать соли кальции, поэтому большая часть этих минеральных соединений выводится из организма. Незначительное механическое воздействие, ушиб приводят к перелому позвонка, снижению функциональной активности всего позвоночного столба. Согласно статистическим данным по частоте диагностирования остеопороз находится на 4 месте среди всех известных патологий, провоцирующих быструю инвалидизацию и летальный исход. Его опережают только сердечно-сосудистые, онкологические заболевания и сахарный диабет.
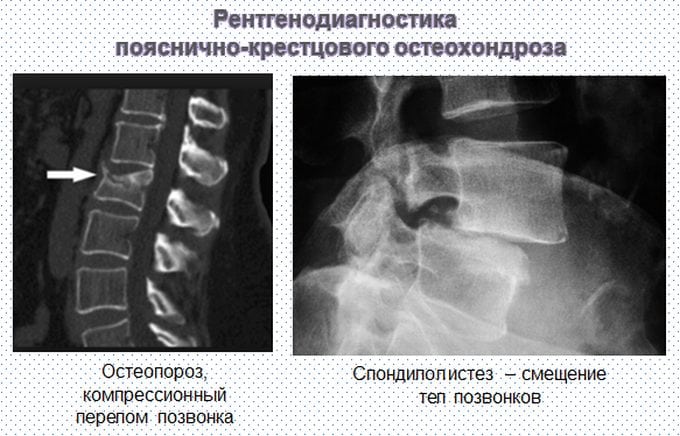
Кость — сложная система. На протяжении жизни в ней постоянно протекают процессы обновления:
- происходит внутренняя перестройка;
- изменяется длина, толщина, ширина костных тканей.
В результате ремоделирования (формообразования) кости приспосабливаются к нагрузкам или перемена условий внешней среды. За процессы разрушения, рассасывания тканей отвечают остеокласты — гигантские многоядерные клетки, удаляющие костную ткань посредством растворения минеральной составляющей и деструкции коллагена. А в регенерации принимают участие остеобласты — молодые клетки костной ткани, которые синтезируют межклеточное вещество (матрикс). Под воздействием внешних или внутренних негативных факторов эта слаженная работа нарушается. Причем нередко восстановительные процессы замедляются из-за изменения функционирования желез внутренней секреции. Именно они регулируют ремоделирование с помощью гормонов — кальцитонина, паратиреоидного гормона, инсулина, кортикостероидов, минералкортикостероидов, простагландинов.
Предпосылки к развитию и провоцирующие факторы
Превышенная физиологическая скорость потери массы костей может быть обусловлена ее недостаточным набором в молодом возрасте или потерей в течение всей жизни. К генетическим факторам развития остеопороза относится носительство определенных генов коллагена — фибриллярного белка, который составляет основу соединительнотканных структур, ответственных за стабилизацию позвонков. Повышению костной массы также способствует остеопротегерин, активизирующий образование остеокластов. При его недостаточном продуцировании в организме также неизбежно развитие остеопороза. К этому приводит и генетическая предрасположенность к возникновению дефицита биоактивных соединений, стимулирующих выработку эргокальциферола, без которого не происходит полноценного усвоения кальция.
Возникновение остеопороза позвоночника может быть спровоцировано и негенетическими факторами:
- недостаточным поступлением к плоду питательных веществ;
- преждевременными родами;
- низким весом новорожденного;
- недостаточным употреблением женщиной в период вынашивания ребенка кальция;
- задержкой полового развития.

“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Приобретенная предрасположенность к истончению костей, потери ими прочности, нередко спровоцирована уже имеющимися заболеваниями. Это эндокринные патологии, сопровождающиеся снижением биосинтеза половых гормонов или нарушением функционирования надпочечников. Причиной возникновения остеоартроза становится повышенное или пониженное продуцирование гормонов щитовидной, поджелудочной железами. К этому приводит и прогрессирование тяжелых системных заболеваний — красной волчанки, остеоартроза, спондилоартроза, ревматоидного артрита, ревматизма, остеохондроза, хронической почечной недостаточности. Некоторые патологии желудочно-кишечного тракта также предрасполагают к быстрому разрушению костей из-за нарушения абсорбции и усвоения кальция.
| Предпосылки к развитию остеопороза позвоночника | Отдельные провоцирующие факторы |
| Возраст, изменения гормонального фона | Остеопороз наиболее часто диагностируется у женщин после 55 лет, находящихся в периоде естественной менопаузы |
| Патологии внутренних органов | Толчком к разряжению костей становятся аутоиммунные патологии, в том числе подагра и псориатический артрит, нарушения кроветворения, бронхиальная астма |
| Образ жизни | Костная масса снижается при отсутствии в рационе питания продуктов с высоким содержанием витаминов и микроэлементов, ожирение, истощение, низкая двигательная активность, злоупотребление алкогольными напитками, курение |
| Прием фармакологических препаратов | К развитию остеопороза приводит длительный курсовой прием глюкокортикостероидов, антибиотиков из группы тетрациклинов, иммунодепрессантов, антикоагулянтов, оральных контрацептивовm противосудорожных средств |
| Воздействие токсичных веществ | Патология нередко диагностируется у пациентов, по роду службы постоянно контактирующих с тяжелыми металлами, щелочами, кислотами, галогенами |
Клинические симптомы остеопороза позвоночника
Остеопороз может протекать без каких-либо симптомов, но чаще клинические проявления все же присутствуют, маскируясь под суставные патологии или банальную усталость после тяжелого рабочего дня. Даже врачи при жалобах пациентах при выставлении первичного диагноза подозревают развитие одной из форм артрита, в том числе деформирующего. Отличием становится системность остеопороза, поражающего одновременно позвоночник и сочленения, тогда как артрит может локализоваться только в одном суставе. К первым симптомам патологии, возникающим спустя несколько лет после ее развития, относятся:
- ломота, ноющие болевые ощущения между лопаток, а затем сразу в нескольких отделах позвоночника;
- повышение выраженности болевого синдрома при перемене погоды, после физических нагрузок или на фоне рецидивов хронических патологий;
- быстрая утомляемость, слабость;
- периодическое учащение сердцебиений;
- ранняя седина, истончение, ломкость ногтевых пластинок, сухость и сероватый оттенок кожи;
- ночные судороги ног, сопровождающиеся острыми болями;
- заболевания десен, появление неприятного запаха изо рта, выпадение зубов.

На поздних стадиях остеопороза в клинической картине преобладают признаки поражения позвонков. Происходит компрессия их передних тел, что провоцирует клиновидную деформацию. Сначала деструктивно-дегенеративные процессы затрагивают шейный и грудной отделы позвоночника, а затем распространяются на пояснично-крестцовую область. Характерная особенность симптоматики остеопороза — переломы грудных позвонков происходят незаметно. Иногда возникает незначительная боль, обычно связанная с ущемлением чувствительного нервного окончания. Специфическими признаками остеопороза на позднем этапе развития становятся:
- слабость мышц спины, появление давящих, тупых болей на участках деформированных позвонков;
- боль ноющего характера в пояснице носит постоянный характер, ее интенсивность снижается только после продолжительного отдыха;
- подвижность позвоночника ограничена из-за защитно-рефлекторной спазмированности скелетной мускулатуры. У женщин наблюдается сколиоз различной вариабельности;
- скованность движений нарастает по мере прогрессирования остеопороза, больной привыкает, приспосабливается к тугоподвижности;
- появляется характерная сутулость, рост человека уменьшается на несколько сантиметром вследствие деформации позвонков;
- формируется «старческий горб».
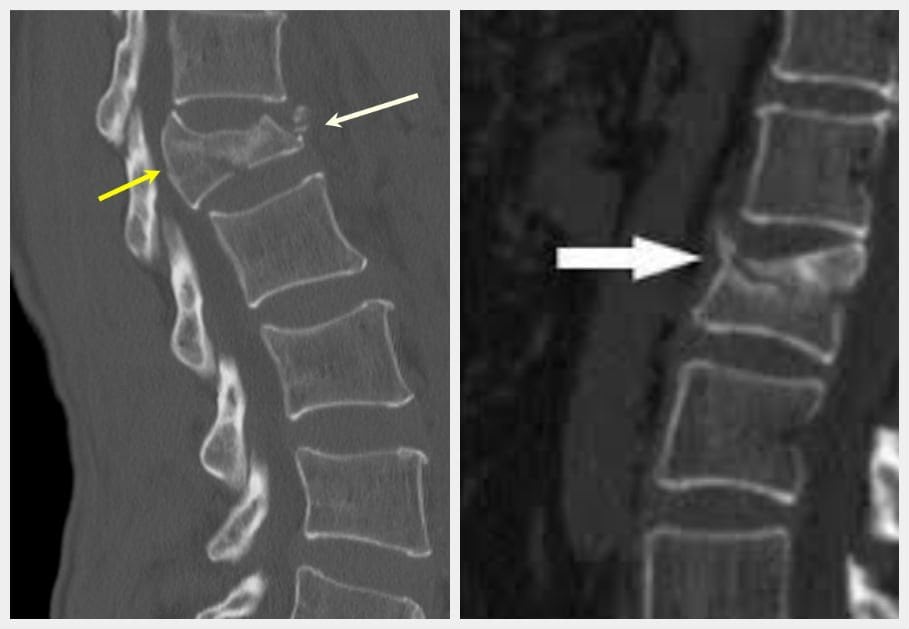
Ведущий симптом остеопороза позвоночника — спонтанный перелом позвонка, не коррелирующийся с тяжестью травмы. Поэтому при повреждениях, не сопровождающихся болью, врачи сразу предполагают снижение костной массы. Когда переломы позвонков поясничного или грудного отдела происходят в результате даже статических нагрузок, пациент обследуется на наличие метастазированных новообразований, «забирающих» кальций из всего опорно-двигательного аппарата. Формирование опухолей, особенно злокачественных, сопровождается специфической симптоматикой.
Диагностика
При постановке первичного диагноза врач опирается на жалобы пациента, его внешний осмотр, изучение анамнеза. Больной обязательно направляется на консультацию к травматологу для обнаружения патологических изменений в позвоночном столбе. Наиболее информативными инструментальными исследованиями являются однофотонная, двухфотонная или ультразвуковая денситометрия, с помощью которых измеряется минеральная плотность костных тканей.
Процедура денситометрии.
Рентгенография проводится для более детального обследования грудных, шейных, поясничных позвонков и дифференциации остеопороза от системных воспалительных или дегенеративно-дистрофических заболеваний. КТ позволяет оценить в динамике состояние соединительнотканных структур, расположенных возле деформированных позвонков.
Основные методы лечения
Перед тем, как лечить остеопороз, требуется установить причину его развития. Проводится одновременное устранение провоцирующего фактора, повышение прочности костей и профилактика остеопороза. В медикаментозном лечении обязательно используются несколько групп препаратов, что позволяет достичь комплексного положительного воздействия на состояние позвонков. Их курсовой прием предупреждает рассасывание костных тканей, стимулирует прирост костной массы, улучшает самочувствие пациента. В терапевтические схемы включаются следующие препараты:
- бисфосфонаты — Бонвива, Алендронат, Ризедронат и их структурные аналоги. Активные ингредиенты подавляют разряжение костных тканей, что позволяет использовать их как для терапии, так и с профилактическими целями;

- препараты с кальцитонином, обычно Миакальцик. Предназначен для купирования острых и хронических болей, также угнетает костную резорбцию, оказывает гипокальциемическое действие, увеличивает (на 1-2%) минеральную плотность костной ткани, особенно в поясничных позвонках;

- генноинженерные препараты Деносумаб и его аналог Пролива. Активный ингредиент является антителом, препятствующим активации остеокласты. Для проведения лечения достаточно одной подкожной инъекции в полгода.

Пациентам рекомендован длительный прием препаратов с большим содержанием кальция: Д3 Никомед, Кальцемин, Витрум Остеомаг. Также могут быть назначены активные метаболиты витамина Д (Кальцитриол, Альфакальциферол), Остеогенон, Бивалос. Медикаментозное лечение обязательно сопровождается проведением физиопроцедур с магнитами, лазеротерапии, УВЧ-терапии. Больным рекомендуется соблюдать умеренность в двигательной активности. Следует избегать травмоопасных ситуаций, но в то же время не вести малоподвижный образ жизни. Для улучшения кровообращения в позвоночнике, укрепления его мышечного корсета необходимо ежедневно заниматься лечебной физкультурой и гимнастикой. Только так возможно избежать инвалидизации, утраты физической работоспособности.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
лечение, симптомы у женщин и мужчин, боли
Остеопороз позвоночника – это патология, из-за которой снижается уровень плотности костной ткани. В результате проявления заболевания опора скелета утрачивает прочность: кости становятся хрупкими. Такие изменения приводят к частым переломам. Симптомы остеопороза позвоночника в основном проявляются у людей, достигших преклонного возраста. При этом у женщин патология диагностируется гораздо чаще, чем у мужчин.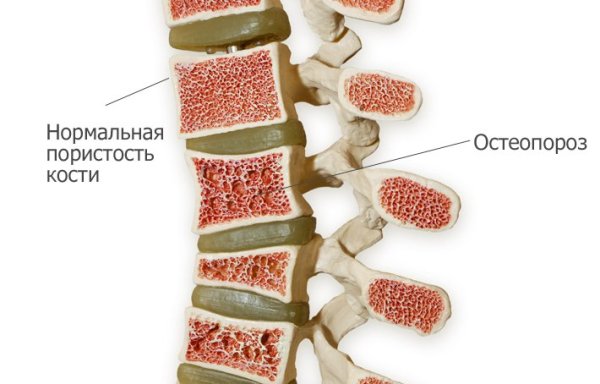
Причины
Остеопороз позвоночника провоцируется факторами, при которых нарушаются обменные процессы в организме:
- Патологии щитовидной железы (токсический зоб, гипотериоз).
- Болезнь Иценко-Кушинга (заболевание надпочечников).
- Сбои в обменных процессах, приводящие к сахарному диабету, лишнему весу.
- Дистрофия.
- Малоподвижный образ жизни.
- Артрит.
- Патологии пищеварительной системы, провоцирующие нарушения всасывание кальция.
- Гормональный сбой во время менопаузы.
- Несбалансированное питание.
- Чрезмерное употребление алкоголя, курение.
- Крепкий чай или кофе в больших объемах.
- Предрасположенность по наследству.
- Длительный прием некоторых медикаментов (кортикостероиды, гормоны).
Крайне редко причиной развития патологии становится нарушение баланса между взаимодействием специфических клеток костной ткани, а именно остеобластов с остеокластами.
Классификация по видам
Исходя из этиологии возникновения остеопороза, заболевание различают по типам. Рассмотрим их:
- Постменопаузальный остеопороз беспокоит только женщин на фоне изменений в организме, происходящих из-за снижения или прекращения выработки женских гормонов.
- Сенильный вид заболевания поражает кости пожилых людей после нарушения баланса между остеобластами и остеокластами.
- Вторичный тип развивается на фоне других хронических заболеваний.
- Смешанный тип развивается сразу по нескольким причинам. Этому виной становятся и возрастные изменения в костных тканях, и гормональные сбои, и другие патологии.
Классификация по тяжести протекания:
- Первая степень диагностируется при незначительной деформации позвонков.
- Остеопороз средней степени поражения характеризуется появлением болей и заметными изменениями в структуре кости (видно на рентгеновском снимке).
- Третья степень тяжести сопровождается сильными болями, деформацией позвоночного столба, выражающейся сутулостью, сгорбленностью. На этом этапе существует риск перелома.
Классифицировать заболевание способен только доктор после осмотра пациента, проведения ряда диагностических процедур.
Локализация
В зависимости от того, какой участок позвоночного столба поражен, человек ощущает различные признаки патологии:
- Остеопороз шейного отдела позвоночника сопровождается общей слабостью, постоянными мигренями, головокружением, иногда потерей сознания. Некоторые люди жалуются на периодическую тошноту. Мышцы шеи болят в состоянии покоя и при ощупывании.
- Остеопороз грудного отдела позвоночника симптомы имеет совсем другие. Боль локализуется в межлопаточной области, ощущается постоянная тяжесть в этой области. Человек становится сутулым или даже горбатым.
- Остеопороз поясничного отдела позвоночника проявляется характерными болями в этом участке столба. Пациенты жалуются на усиление ощущений во время наклонов или длительного пребывания в сидячей позе. При прогрессировании заболевания уменьшается расстояние между тазом и ребрами, сбоку появляются складки.
Заболевание может протекать локально или же распространиться по всей опоре.
Симптомы
При остеопорозе позвоночника на начальном этапе человек может не ощущать особых признаков. Затем они проявляются, исходя из локализации патологии и скорости ее прогрессирования. Однако медики перечисляют и общие симптомы остеопороза позвоночника:
- Боль ноющего характера.
- Уменьшение роста.
- Боль при пальпации позвонков.
- Дискомфорт при напряжении мускулатуры спины.
- Судороги по ночам в ногах.
- Ранняя седина.
- Расшатывание зубов, пародонтоз.
- Интенсивное образование зубного налета.
Дискомфорт в позвоночнике должен насторожить пациента и стать поводом для посещения врача.
Какой врач лечит остеопороз позвоночника?
При появлении подозрения на развитие патологии в позвоночном столбе нужно обратиться к травматологу-ортопеду. Этот специалист занимается диагностикой и лечением заболеваний костно-мышечного корсета.
Для того чтобы лечение остеопороза позвоночника у женщин было эффективным, потребуется консультация эндокринолога. Определить причину, провоцирующую болезнь, помогут другие узкопрофильные специалисты (терапевт, ревматолог, диетолог).
Диагностика
Установить правильный диагноз не так просто. На основании осмотра и жалоб пациента сделать это не сможет даже специалист. На вооружении у медиков есть несколько способов, позволяющие определить состояние костной ткани:
- Биохимический анализ крови. Исследование позволяет определить наличие кальция, фосфора, шеллачной фосфатазы в биологическом материале пациента.
- При остеопорозе костей спины обязательно выполняют денситометрию. Обследование основано на принципе рентгенографии. Процедура дает возможность уже на начальном этапе развития патологии выявить изменения в структуре тканей.
- Анализ крови и мочи на предмет установления наличия в материалах маркеров заболевания.
- Исследования на определение уровня гормонов (анализ крови).
Лечение
В каждом случае лечение зависит от локализации, степени тяжести и других индивидуальных особенностей человека. Но есть и общие принципы.
Смена образа жизни
Лечить остеопороз позвоночника рекомендуют комплексно. Умеренная физическая активность, отказ от вредных привычек играют большую роль в улучшении состояния пациента. Больным остеопорозом рекомендованы пешие прогулки на свежем воздухе, плавание, лечебная гимнастика, занятие йогой, утренняя зарядка.
Питание
Лечебные процедуры важно подкрепить правильной диетой. Пациенту рекомендовано включать в рацион продукты, содержащие кальций, витамин D, фосфор. Этими полезными веществами богаты сыр, молоко, творог, жирная морская рыба, яйца, крупы, фрукты, черный хлеб.
Лечить остеопороз у женщин специалисты рекомендуют не только медикаментами, но и продуктами, содержащими фитоэстрогены. Эти вещества компенсируют нехватку половых гормонов в организме. Включать в рацион диетологи советуют как можно больше орехов, зелени, соевых, бобовых.
Пациентам, имеющим лишние килограммы, важно сбалансировать свою диету. Исключают или ограничивают потребление мучных изделий, сладостей, газировки, жирных продуктов, копченостей.

Медикаменты
Избавиться от боли при остеопорозе помогут местные средства (гели, мази). К таким препаратам относится Кальцитонин, Диклофенак.
Хронические боли убирают нестероидными противовоспалительными средствами (Ибупрофен, Нимид, Нимесил).
Также пациентам назначают бисфосфонаты (Тилудронат, Этидронат, Клодронат). Эти препараты приостанавливают процесс разрушения костной ткани.
Прием кальция с витамином D укрепляют костную структуру. Флавоновые соединения стимулируют обмен веществ.
Физиотерапия
В лечении остеопороза позвоночника физиопроцедуры считаются хорошим дополнением к основной терапии. Основным преимуществом методики в сравнении с другими способами считается безопасность и высокая эффективность. Чаще всего применяют следующие физпроцедуры:
- Озонотерапия.
- Миостимуляция.
- Электрофорез.
- Магнитно-резонансная терапия.
- Лечебные грязи.
Эффективным способом лечения также признан массаж. Его сеансы позволяют восстановить кровообращение в пораженных участках.
Профилактика
Для уменьшения вероятности возникновения заболевания медики рекомендуют избавиться от вредных привычек, организовать правильное питание и вести подвижный образ жизни.
В возрасте 40 лет для профилактики назначают препараты кальция с витамином D3. В период климакса эндокринолог подбирает заменители гормонов.
Для обнаружения патологии на раннем этапе ее развития медики призывают всех людей старшей возрастной группы своевременно проходить медосмотр. Визит раз в полгода в поликлинику не займет много времени, зато позволит предотвратить развития неприятных осложнений, связанных с остеопорозом.
Автор: Татьяна Гросова, медсестра,
специально для Ortopediya.pro
Полезное видео про остеопороз
Остеопороз позвоночника – симптомы и лечение, профилактика
Загрузка…
Кости человека имеют достаточно крепкую структуру, надежные и вполне справляются со своей главной задачей – дают опору телу. Но из-за влияния определенных факторов они могут поменять свою плотность – развивается остеопороз позвоночника. Симптомы и лечение заболевания подробно описаны в данном материале. А зная основные причины развития, можно снизить риск возникновения остеопороза.

Остеопороз позвоночника — симптомы и лечение
Остеопороз – что это такое?
Это достаточно распространенное и опасное заболевание костной ткани. Оно связано с уменьшением плотности кости из-за нарушения регенеративных процессов и вымывания кальция из структурных элементов скелета. Костная ткань, как и все остальные в организме человека, обновляется постоянно. В ней присутствуют два вида клеток: остеобласты и остеокласты. Первые отвечают за воссоздание клеток костей, вторые – за их разрушение. И именно остеокласты начинают активизироваться при развитии остеопороза, то есть костная ткань начинает разрушаться быстрее, чем восстанавливаться. Результат – хрупкие и пористые кости. Восстановительные процессы идут быстрее всего у подростков в возрасте 16 лет, а вот после 50 лет их темп снижается. То есть развитие остеопороза можно связать, в первую очередь, со старением организма.

Пораженная остеопорозом кость
Довольно часто патология поражает позвоночный столб – главную опору тела человека. Также остеопороз развивается в костях предплечий, запястья, таза. Нередко патология затрагивает и крупные суставы – тазобедренный, локтевой, коленный.

Что происходит с костью при остеопорозе
Согласно статистическим данным, остеопорозом страдает более 250 млн человек во всем мире. Наиболее подвержены ему женщины в возрасте от 50 лет (33%), но он развивается и у мужчин (около 20% случаев). Притом, перешагнув рубеж в 70 лет, 50% представительниц прекрасного пола и те же 20% сильной половины человечества получают диагноз «остеопороз» или имеют остеопедический синдром.
Внимание! Главная опасность остеопороза – переломы из-за хрупкости костей. Например, для женщин в возрасте от 50 лет риск получения такой травмы составляет 15,5%. У мужчин старше 59 лет в 20% случаев происходит перелом позвонков.

Плотность костной ткани при разных степенях остеопороза
Без должного лечения заболевание достаточно быстро прогрессирует и способно привести к очень печальным последствиям. Из-за остеопороза риск получения компрессионного перелома позвоночника возрастает в разы. Притом порой достаточно одного резкого движения или неудачного падения, чтобы заработать такое осложнение. Качество жизни больных ощутимо снижается из-за сильного ограничения подвижности. Изменяется и внешность, причем далеко не в лучшую сторону.

Признаки остеопороза позвоночника
Симптомы
Заболевание достаточно сложно выявить на начальном этапе, так как в этот период пациенты редко обращаются за помощью из-за практически полного отсутствия симптомов. Однако, зная основные признаки, появляющиеся на каждой из трех стадий, есть шанс вовремя заметить начало появления патологических симптомов.

Как проявляется остеопороз
Таблица. Признаки остеопороза в зависимости от стадии заболевания.
| Стадия | Признаки |
|---|---|
| I | Это самая легкая форма заболевания, при которой симптоматика достаточно скудная. Деформация костей умеренная. Главные симптомы: · незначительная боль в области поясницы, которая проявляется после длительного стояния или сидения на одном месте; · небольшое снижение плотности позвонков; · судороги конечностей, которые чаще всего наблюдаются по ночам; · слабость в области поясницы; · первые признаки уменьшения количества кальция в тканях организма – ухудшается состояние зубов, присутствует ломкость волоса и т. д.; · незначительные сложности во время попыток поднятия с пола упавшего предмета или при завязывании шнурков. |
| II | На этой стадии дегенеративные процессы в костях начинают идти быстрее. Деформация костной ткани средней степени. Признаки: · появление в позвоночнике болей, носящих эпизодический или постоянный характер. Притом болевой синдром усиливается, когда человек выполняет обычные бытовые действия. Изменения погодных условий также могут спровоцировать усиление боли; · чувство дискомфорта и боли в области тазобедренного сустава или боков; · колебания давления; · покалывание в ногах и их онемение. |
| III | На этой стадии остеопороз уже ни с чем не спутать, это тяжелая форма деформации костей, и характерными для заболевания симптомами являются: · постоянные сильные боли в области поясницы и спины; · во время прикосновений к пораженному участку боли усиливаются; · на боках появляются особые, характерные для заболевания складки; · волосы выпадают, ногти быстро ломаются; · боль ощущается в области тазобедренных и других крупных суставов; · могут возникнуть компрессионные переломы, в результате которых происходит защемление нервных корешков спинного мозга. |
Если вы хотите более подробно узнать, как лечить околосуставный остеопороз, а также рассмотреть альтернативные методы лечения и профилактику, вы можете прочитать статью об этом на нашем портале.

Выпячивания живота
Также развитие остеопороза можно заметить по сильным изменениям осанки и уменьшению роста, наличию болей в груди. Кстати, изменение роста порой может быть очень значительным – имеются данные, когда человек становился ниже на 10-15 см (правда, в результате компрессионных переломов). Руки из-за укорочения грудной клетки могут казаться чересчур длинными.
На заметку! Болевой синдром в области бока развивается из-за уменьшения расстояния между тазовыми костями и ребрами.

Изменение структуры кости при остеопорозе
Поддерживающий корсет для позвоночника
Виды остеопороза
Остеопороз имеет не только три стадии развития, но и определенные формы. Как правило, тип заболевания будет зависеть от того, что стало главной причиной его появления:
- постклимактерический (первого типа) – развивается у женщин из-за нарушения выработки женских гормонов в организме. Обменные процессы, связанные с кальцием, также ухудшаются. Обычно первые симптомы появляются примерно через 5-10 лет после наступления климакса, до 70 лет;

Постклимактерический и старческий остеопороз
- сенильный (второго типа), также именуемый возрастным или старческим – появляется из-за естественных процессов старения и активации остеокластов. Возрастная граница – примерно 65 лет;
- ювенильный – отмечается у детей в возрасте около 10-11 лет. Обычно через 1-5 лет позвонки и кости восстанавливают свою структуру, а болезнь отступает. Главное, чтобы не произошло деформации позвоночника – она, к сожалению, будет необратима;
- вторичный – развивается на фоне каких-либо других патологий, генетических проблем;
- комбинированный – остеопороз, который развивается из-за нескольких причин сразу;
- кортикостероидный – появляется на фоне длительного приема гормональных препаратов, в частности – глюкокортикоидов.

Остеопороз бывает нескольких типов
На заметку! Чаще всего встречаются сенильная и постклимактическая формы остеопороза. Также в научной литературе можно обнаружить и еще одну форму – диффузный остеопороз, при котором происходит поражение всех костей в организме.
Факторы и причины развития
Спровоцировать развитие остеопороза могут следующие факторы:
- нарушения обменных процессов в организме;
- недостаток витамина D;
- неправильное функционирование надпочечников и щитовидной железы;
- заболевания ЖКТ;
- неправильное питание;
- наличие ревматоидного артрита, опухолевых процессов;
- возрастные изменения в результате естественного старения организма.

Одной из причин заболевания является старение организма
Также спровоцировать развитие остеопороза и увеличить в разы риск его появления могут лишний вес или его недостаток, пассивный образ жизни, употребление алкоголя, курение. Большую роль играет и наследственность – примерно 60% пациентов получают заболевание в качестве «наследства».
Диагностика
Сложность диагностики заболевания на ранних этапах заключается в практически полном отсутствии явных симптомов. Чаще всего пациенты обращаются за помощью, уже получив компрессионный перелом или ощущая сильную боль в спине.

Тест на остеопороз
Однако даже на ранних стадиях развития заболевание можно выявить, если пройти комплексное обследование. Оно включает в себя:
- денситометрию, то есть измерение плотности тканей кости;
- МРТ;
- рентгенографию;
- УЗИ позвоночного столба;
- радиоизотопное сканирование костей;
- различные лабораторные исследования.

Денситометрия
На заметку! Рентгенография будет информативной только при условии, что костная масса уже уменьшилась минимум на 30%.
К лабораторным методам исследований относятся общие анализы крови и мочи. Также производится забор крови на биохимию с целью определения содержания в ней мочевины, билирубина, кальция, ферментов и других веществ. Необходимо будет сдать анализы, позволяющие исследовать половые гормоны и гормоны, вырабатываемые щитовидной железой.
Лечение
Лечение остеопороза происходит по нескольким направлениям. Это и стандартная терапия медикаментами, и изменение образа жизни, и использование ЛФК, физиотерапии и т. д. Как правило, врачи будут рекомендовать методики в зависимости от того, на какой стадии развития находится заболевание.
Если вы хотите более подробно узнать, как проводится лечение остеопороза у пожилых женщин, а также рассмотреть лучшие методы для этого и средства, вы можете прочитать статью об этом на нашем портале.

Лечение остеопороза
На заметку! Главная цель лечения остеопороза – профилактика переломов костей и снижение интенсивности процессов, связанных с разрушением костной ткани.
Изменение образа жизни
Это, пожалуй, один из важнейших аспектов успешного лечения. Больной остеопорозом должен соблюдать особую диету, отказаться от вредных привычек и подружиться с физкультурой в разумных пределах.

Упражнения при остеопорозе
Основа диеты – продукты, богатые микроэлементами и в особенности – кальцием. Это творог, сыр, другие молочные продукты, морская рыба как источник витамина D, а также зерновой хлеб.
Если вес больного слишком велик, то его необходимо снизить за счет той же диеты – ограничить употребление сладостей, жирного, газированных напитков. Спорт тоже поможет похудеть – главное, чтобы нагрузки были щадящими и не привели к появлению компрессионных переломов. Оптимальные варианты – плавание, езда на велосипеде, прогулки пешком. Спорт, который может привести к появлению переломов, придется исключить из жизни.

Продукты, богатые кальцием
Медикаменты
Медицинские препараты используются, в первую очередь, для устранения болевого синдрома – это анальгетики и НПВС. Также врачи могут рекомендовать мази, гели в качестве средств местного действия. Могут быть назначены:
- кальцитонин – гормон, активизирующий процессы усвоения кальция, в дополнение к этому свойству является анальгетиком;
- бисфосфонаты – замедлят процессы разрушения костной ткани и улучшат регенерацию;
- гормоны – заместительная терапия позволит замедлить процесс течения заболевания у женщин;
- витамины – необходимы, если питание скудное и не богато на полезные элементы.

Лечение медикаментозными препаратами
Цены на витамины и минералы
Если вы хотите более подробно узнать, какими пользоваться бисфосфонатами для лечения остеопороза, а также рассмотреть переносимость их и возможные осложнения, вы можете прочитать статью об этом на нашем портале.
Возможные осложнения
Самое опасное осложнение, которое может появиться на фоне остеопороза – это компрессионный перелом. Он может не просто причинить боль, но и уменьшить рост или ухудшить осанку. Также имеется риск развития сколиоза.
Чтобы получить компрессионный перелом, при остеопорозе достаточно лишь упасть с небольшой высоты. Здоровый человек получит обычный ушиб, а страдающий этим заболеванием – перелом, и хорошо, если не множественный. После такой травмы можно получить даже инвалидность.

Остеопороз может привести к серьезным осложнениям
Чтобы избежать осложнений, достаточно следить за своим здоровьем, бережно относиться к себе, в период гололеда – носить обувь с нескользящей подошвой. Людям со сложной формой остеопороза рекомендуется опираться на трость для получения дополнительного равновесия.
Как предотвратить развитие остеопороза?
Шаг 1. Так как остеопороз часто развивается из-за недостатка и вымывания кальция, то важно включить в меню продукты и добавки, богатые им.

Восполните дефицит кальция
Шаг 2. Рекомендуется изучить особенности всех употребляемых продуктов питания и исключить из рациона те, что препятствуют усвоению и накоплению кальция.

Исключите из меню продукты, которые препятствуют усвоению кальция
Шаг 3. Желательно изучить всю информацию об остеопорозе, чтобы знать, какие симптомы характерны для него, а также быть в курсе профилактических мер, препятствующих развитию заболевания.

Узнайте о симптомах остеопороза
Шаг 4. Важно уделять время спорту. Как минимум утренняя зарядка должна быть в расписании каждого человека.

Занимайтесь спортом
Цены на ортопедическую спортивную обувь
Видео – Остеопороз позвоночника. Симптомы и лечение
В ряде случаев возникновение остеопороза в старости практически неизбежно. Но, тем не менее, снизить уровень риска его появления вполне возможно. Достаточно выполнять простые рекомендации – следить за своим здоровьем, правильно питаться, заниматься физкультурой и при первых признаках дискомфорта в спине обращаться к врачу.
Остеопороз позвоночника: характеристика болезни – Ваш позвоночник.ру
Остеопороз позвоночника встречается у большого числа людей старше 40 лет. Сегодня условия жизни приводят к тому, что у многих развивается гиподинамия, а загрязнение среды и некачественная пища разрушают организм. Витамины и микроэлементы не усваиваются в нужном количестве. Все это приводит к истощению костной массы и как следствие к возникновению остеопороза. Можно лечить его народными средствами, но лучше прибегнуть к комплексной терапии.
Симптомы
Остеопороз позвоночника развивается постепенно и его причины могут крыться во многих факторах. В основном это недостаток кальция, что особенно актуально для женщин после менопаузы.
При остеопорозе позвоночника симптомы и определяют во многом лечение, ведь они указывают на главную причину – недостаток кальция. При этом симптомы шейного остеопороза обычно скрыты долгое время. Начинать лечить болезнь нужно как можно раньше. Чаще всего выделяют такие симптомы:
- частые переломы;
- сутулость в области шейного отдела, горб;
- неестественный изгиб позвоночника;
- уменьшение роста человека;
- затруднение двигательной функции;
- быстрая усталость.
Если у женщин удалены яичники, они увеличивают свои шансы на остеопороз. Симптомы распределяются по отделам и указывают на локацию проблемы.
Виды заболевания
Чтобы знать какую зону нужно лечить более интенсивно, нужно определить вид остеопороза.
Диффузный остеопороз позвоночника характеризуется потерей общей костной массы. Обычно это следствие проблем щитовидной железы, гормональных перепадов у женщин, нарушения всасываемости кишечника. Такой остеопороз может наблюдаться и у детей. Лечение и диета требуются незамедлительно. Дополнительно можно проводить профилактику народными средствами.
Переломы – это местные симптомы. Можно определить остеопороз шейного, грудного или поясничного отдела.
Остеопороз шейного и грудного отделов позвоночника может привести к стремительной потере роста и образованию горба. Одними народными средствами здесь не справиться. Поэтому нужно разминать область шейного позвонка, принимать витамины.
Остеопороз крестцово-поясничного отдела позвоночника – это проблема женщин, угрожающая их жизни. Переломы в нижней части, а особенно шейки бедра могут парализовать навсегда. При выявлении поясничного остеопороза нужно обратиться к врачу.
Лечение
Подобные заболевания предвещают долгое лечение, которое совместимо с профилактикой. Основные направления процесса избавления от остеопороза включают:
- физиотерапия: массаж, электрофорез и т.д.;
- повышенная физическая активность: прогулки, гимнастика, утренняя зарядка;
- диета;
- лечение народными средствами;
- прием витаминов и препаратов, укрепляющих костную ткань;
- отказ от вредных привычек.
Лечебные и витаминные препараты
Если вы находитесь в группе риска, вам следует задуматься о визите к врачу. Он назначит прием препаратов группы, стимулирующей образование костной массы и ее укрепление. Если остеопороз уже добрался до ваших костей, эта мера становится просто необходимой.
Принимая препараты, обогащенные кальцием, не стоит забывать и про витамин D. Он улучшит усваивание минералов. Солнечного света порой бывает недостаточно для его синтеза, поэтому нужно использовать аптечную помощь, а также перестроить рацион питания, что и без того необходимо при остеопорозе позвоночника.
Удостовериться в том, что лечение купленными препаратами действительно эффективно можно с помощью простого приема. Бросьте в полстакана уксуса одну таблетку. Через полчаса проверьте: распалась ли она. Если да – все в порядке, желудок способен ее переработать. Если же она сохранила форму, нужно поменять препарат, так как он трудно усваивается организмом.
Здоровый образ жизни
При лечении остеопороза позвоночника у женщин отказ от курения играет одну из определяющих ролей. Смолы и никотин понижают уровень эстрогенов, что в период наступления менопаузы крайне нежелательно. Пониженный уровень этого гормона способствует усугублению проблемы.
Еще один важный момент как для женщин, таки для мужчин – сокращение приема алкоголя. Он обезвоживает организм и вымывает из костей кальций и множество других минералов. Для позвоночника это очень опасно.
Диета
Одно из основных направлений, определяющих эффективное лечение остеопороза это, конечно же, питание. Соблюдение диеты при любом виде остеопороза позвоночника способно наладить общее состояние организма. То есть эта диета предполагает рациональное потребление продуктов, полезных для здоровья всех систем. Подобное питание богато кальцием, витаминами. А вот натрий и фосфат лучше свести к минимуму.
Что рекомендует к употреблению такая диета:
- молоко и кисломолочная продукция;
- твердые и плавленые сыры;
- курага и чернослив;
- кунжут и орехи;
- морковь и капуста;
- печень;
- рыба и рыбные консервы;
- яйца;
- инжир;
- каши, богатые клетчаткой;
- тыква.
Следует откорректировать питание, так как диета запрещает употребление в больших количествах сахара, соли, газировки, кофеина. Ограничьте потребление мяса, замените его пармезаном и супами на бульоне из костей.
Физическая активность
Обязательно нужно вести активный образ жизни, но прийти к этому нужно постепенно. Утренняя зарядка и гимнастика при остеопорозе позвоночника способствуют наращиванию костной массы. Неудивительно, что у спортсменов кости толще и крепче. Особенно это заметно у теннисистов. Рабочее предплечье игрока больше, чем пассивное.
Пожилым людям нужно выполнять легкие упражнения и чаще выходить на прогулки. Если двигаться затруднительно, нужно воспользоваться дополнительной опорой, например, тростью. Активных людей лечить легче и быстрее.
Для шейного и поясничного отдела позвоночника подбираются разные упражнения. Можно посещать специальные занятия лечебной физкультурой. Обычно они входят в стандартное лечение остеопороза.
Физиотерапия
Так как лечить остеопороз шейного и грудного отделов позвоночника зачастую сложнее, назначают дополнительные процедуры. Это лечебные массажи, разминающие область позвоночника, электрофорез, вибромассаж и прочее. Подобное лечение основано на разминании мышц, воздействии на активные точки тела, ускорении кровообращения. Полезные вещества лучше усваиваются на месте проблемы. Также массаж способствует разравниванию шейного горба и выведению отложений солей. Вначале нужно пройти обследование: от шейного до поясничного отдела.
Народные средства
Конечно же, остеопороз позвоночника не может обойтись без лечения народными средствами. Подобные мероприятия положительно влияют на организм. Это могут быть различные отвары, примочки, специфическое питание. Конечно, диета остается самостоятельным способом устранить проблему. Здесь же имеется в виду использование яичной скорлупы, лимона, отвара лопуха, раствора мумие, глины, золотого уса и т.д. Рецептов очень много и подбирать их следует индивидуально.
При остеопорозе позвоночника требуется обязательное лечение, включающее правильное питание, пользование народными средствами. Направление укажут симптомы.
Особое внимание следует уделить состоянию шейного отдела позвоночника у женщин.
Можно или нет при подагре бананы: можно ли их есть и в каком количестве – можно ли их есть и в каком количестве, рекомендованная диета на стадии обострения, список других разрешенных и запрещенных продуктов, рекомендации врачей
можно ли их есть и в каком количестве
Можно ли есть бананы при подагре? На этот вопрос, которым часто задаются больные, специалисты уверенно отвечают, что данный фрукт считается одним из самых полезных продуктов при таком заболевании. Почему же стоит включить бананы в лечебное меню и как их следует употреблять?

Подагра — заболевание системы обмена веществ, которое характеризуется отложением в суставах уратов, то есть мочевой кислоты. В пораженных участках возникает сильный воспалительный процесс, сопровождающийся ощутимыми болезненными приступами. На сегодняшний день не существует лекарств, которые могли бы навсегда избавить от этого заболевания, поэтому терапия направлена на:
- устранение обострений;
- уменьшение воспаления;
- снижение болевых ощущений.

Для этого применяют определенные медикаментозные препараты, однако для достижения наилучшего эффекта лечение должно обязательно поддерживаться специальной диетой.
Лечебное питание при подагре подразумевает отказ от употребляемых ранее продуктов, богатых пуринами, так как они провоцируют кристаллизацию мочевой кислоты в суставных тканях, и одновременное включение в рацион пищи, разрушающей ураты и ускоряющей процесс выведения мочевины из организма.
Бананы рекомендуется кушать при недуге из-за высокого содержания в них калия. Этот элемент эффективно разжижает уратные скопления в суставах, благодаря чему улучшается состояние суставов и общее самочувствие больного. Снятию обострения во многом способствует и аскорбиновая кислота, присутствующая в продукте в не менее большом количестве, чем калий.
Врачи советуют: ешьте хотя бы 1 банан ежедневно, сочетая его с другими полезными при подагре фруктами:

Может быть интересно: Киви при лечении подагры
Хороший эффект приносят бананы, которые употребляются вместе с натуральным несладким йогуртом или кефиром, так как кисломолочные продукты тоже способствуют удалению уратов из организма.
Важно не только включить в рацион пищу, разрушающую уратные отложение в суставах, но и соблюдать при этом особый питьевой режим.
В сутки необходимо пить не менее 2 л жидкости — лучше всего, если это будет чистая вода. Это поможет быстрее вывести остатки мочевой кислоты из крови. При подагре можно также сочетать бананы с употреблением фруктовых соков, компотов, травяных отваров и чаев.
Задумываясь о том, можно или нет есть бананы при подагре, больной данным недугом может не сомневаться в пользе и безопасности этого продукта для своего организма. Обязательное включение сладкого фрукта в лечебное меню позволит уменьшить проявление симптомов, улучшить самочувствие и приблизить выздоровление.
можно ли их есть и в каком количестве
В связи с плохой экологической ситуацией и постоянными стрессовыми ситуациями каждый человек должен внимательнее относится к своему здоровью, особенно это касается случаев наличия тех или иных заболеваний. Употребление продуктов, запрещенных при болезнях, не только ухудшает самочувствие, но и чревато тем, что появятся более тяжелые последствия заболевания. Какие продукты можно и нельзя при подагре? Это мы и обсудим в статье.
Содержание
- Что такое подагра?
- Правила приема пищи при заболевании
- Общий список продуктов, запрещенных при подагре на ногах
- Продукты, которые следует ограничить
- Причины, по которым нельзя бульоны, консервы, полуфабрикаты и субпродукты
- Причины, по которым нельзя чай, кофе, какао и шоколад
- Можно ли есть грибы?
- Почему нельзя есть финики, виноград и малину?
- Почему следует отказаться от алкоголя?
- Что делать, если впереди застолье?
- Список разрешенных продуктов при подагре
- Продукты, которые полезны при подагре
- Бананы при подагре
- Что такое подагра?
- Питание при подагре
- Бананы при подагре
- Полезные продукты при подагре
- Что нельзя есть при подагре: список запрещенных продуктов
- Какие фрукты можно есть при подагре
- Питание при подагре
- Можно ли употреблять в пищу бананы при подагре
- Принципы лечения
- Бананы и подагра
Что такое подагра?
Прежде чем узнать, какие продукты нельзя употреблять при подагре, следует рассмотреть, что это за недуг. Чаще всего данным заболеваниям подвержены мужчины и женщины после сорока лет, хотя ранее считалось, что подагрой болеют исключительно мужчины. Это одна из разновидностей болезней суставов, причиной развития которой является злоупотребление продуктами с высоким содержанием пуринов. Именно из-за их употребления откладываются соли в суставах. Болезненные ощущения, имеющие форму длительных приступов, могут поражать суставы и верхних, и нижних конечностей. Симптоматика крайне неприятная – отечность, деформация суставов, воспалительные процессы, острые боли.
Чтобы облегчить симптомы подагры, крайне важно соблюдать лечебную диету, которая состоит в ограничении и запрете определенных видов продуктов. От того, правильно питается больной или нарушает режим питания, зависит периодичность приступов подагры и продолжительность ремиссии.

Правила приема пищи при заболевании
При назначении лекарственных препаратов лечащий врач в обязательном порядке назначает пациенту лечебную диету – стол №6, одним из важных моментов которой являются правила приема пищи. Какие разрешенные и запрещенные продукты при подагре? Они перечислены ниже:
- Рыбные блюда следует ограничивать, их можно есть не чаще 3 раз в неделю. Жареную рыбу есть нельзя, исключительно отварную или приготовленную на пару.
- Супы на мясных бульонах есть нельзя, только овощные или молочные.
- Такие напитки, как чай, какао и кофе исключаются, при этом очень важно пить много воды (не менее 2 литров в сутки), так как она вымывает пурины и впоследствии выводит их из организма. Большее количество жидкости должно быть выпито до окончания первой половины дня. Приветствуется употребление минеральной воды, поскольку содержащаяся в ней щелочь эффективно вымывает мочевую кислоту. Во время обострения заболевания с утра следует пить подогретую теплую воду.
- Допустимое количество соли – не более 5-6 г, но важно перейти на норму – 1-2 г.
- В рационе должно быть достаточно продуктов, богатых витамином В и С. Также желательно купить аптечные витамины и употреблять их по инструкции.
- Полезно проводить разгрузочные дни. Так, можно в течение одного дня пить кефир, молоко или есть овощи. Голодание запрещено, так как из-за отсутствия продуктов увеличивается уровень мочевой кислоты. Достаточно одного разгрузочного дня в неделю.
- Для того чтобы не переедать, важно питаться дробно (5-6 раз в день), поскольку злоупотребление едой может ухудшить симптоматику заболевания.
Нормы потребления продуктов при диете во время заболевания подагрой выглядит следующим образом. Суточная калорийность диеты должна находиться в пределах 2700 – 2800 ккал. Соотношение белков, углеводов и жиров в рационе должно быть следующим:
- Белков в рационе должно быть 80-90 г, при этом 50% из них животного происхождения, 50% — растительного.
- Жиров – 80-90 г, из которых растительные должны составлять не менее 30%.
- Углеводы – 350–400, 80 г – чистые сахара.

Общий список продуктов, запрещенных при подагре на ногах
Если исключить из рациона продукты, богатые пуринами, сразу же начинает уменьшаться количество приступов боли в суставах, происходит нормализация работы как мочеполовой, так и сосудистой систем. При правильном рационе спадает отечность и устраняются воспалительные процессы.
Какие продукты нельзя есть при подагре? Список следующий:
- Овощи – цветная капуста, редиска, шпинат и щавель.
- Бобовые — чечевица, соя, фасоль, горошек.
- Соусы – жирные мясные, на основе мясного бульона, майонез, соевый соус.
- Фрукты, сухофрукты, ягоды – инжир, финики, малина, клубника.
- Маринованные и соленые огурцы, помидоры и другие овощи, блюда, приготовленные с ними.
- Мясные блюда – консервы, мясо молодых животных, субпродукты, соусы с мясом, студень.
- Рыбные блюда – консервы, икра, соленая селедка, копченая рыба, жареная рыба, ее жирные сорта – сельдь, форель, лосось, семга, сардины.
- Колбасные изделия – колбасы, ветчина, сосиски, другие колбасные деликатесы.
- Животные жиры – говяжий, свиной жир, сало.
- Бульоны – грибной, куриный, мясной, рыбный.
- Холодные закуски – рыбные и мясные копчености, острые закуски.
- Напитки – горячий шоколад, крепкий кофе, какао и алкоголь (все виды).
- Пряности – перец, горчица и хрен.
- Хлебобулочные изделия – торты, пирожные и трубочки с жирным кремом, сливочные пирожные, сдобная выпечка с высоким процентом жирности.
- Арахис.
Но это не весь список продуктов, запрещенных при подагре. Есть еще и такие, потребление которых стоит существенно ограничить.

Продукты, которые следует ограничить
Употребление рыбы и мяса при подагре следует ограничивать до 1-2 раз в неделю. Рыбу врачи рекомендуют есть вместе с развитыми жабрами и чешуей. Дело в том, что эти рыбные субпродукты, как и человеческие почки, выводят токсины. Если произошел приступ подагры, мясо или рыбу можно есть только спустя 1-2 недели.
Еще какие продукты нельзя кушать при подагре? Следует ограничивать употребление:
- Овощи — болгарский перец, ревень, свекла, спаржа, сельдерей, помидоры (до 3 в день). Картофель также следует ограничить, в небольших количествах его можно есть только в отварном и запеченном виде.
- Фрукты – слива и земляника.
- Грибы.
- Зелень – укроп, петрушка, лук.
- Молочные продукты – жирный творог и некоторые виды жирных сыров (более 50% жирности).
- Яйца – одно в день.
- Сливочное масло.
Причины, по которым нельзя бульоны, консервы, полуфабрикаты и субпродукты
Какие продукты запрещены при подагре? Сюда также относят бульоны, консервы, полуфабрикаты и субпродукты. Почему? Люди, которые страдают от данного заболевания, часто переживают по тому поводу, что диета № 6, показанная при подагре, исключает бульоны. Это вполне объяснимо, так как на них готовятся вкуснейшие борщи и супы. На самом деле, крайне важно следовать правилам и исключить бульоны, так как пара ложек блюда, особенно с такими специями, как лавровый лист и перец, способны вызвать приступ. Это связано с повышением уровня мочевой кислоты. Лучше всего варить мясо отдельно и употреблять его вместе с овощными бульонами. Важно помнить, что во время варки мяса следует несколько раз слить воду, так как это помогает уменьшить количество пуринов в несколько раз.
Полуфабрикаты из магазина — продукты, запрещенные при подагре и артрите. Они могут содержать массу вредных веществ, которые крайне нежелательны при этих заболеваниях – растительные жиры, субпродукты, свиной или говяжий жир. Кроме того, чтобы не спровоцировать приступ, следует отказаться от фастфуда, так как в данном продукте много жира.

Причины, по которым нельзя чай, кофе, какао и шоколад
Можно ли есть грибы?
Искусственно выращенные грибы (шампиньоны, вешенки) — продукты, запрещенные при подагре и суставах. Они сильно вредны для здоровья, поскольку выращиваются с применением химикатов. Предпочтение следует отдавать лесным грибам. Чайный гриб считается лекарством при подагре, поскольку он снимает боль во время приступов и улучшает состояние организма. С помощью настоек из него можно уменьшить боль в суставах, рекомендуется как прикладывать салфетку с настойкой к больному месту, так и пить за час до еды.

Почему нельзя есть финики, виноград и малину?
Финики, виноград, малина также входят в список запрещенных продуктов при подагре. Казалось, малина – полезная ягода, потому ее следует обязательно включить в рацион при заболевании. Однако именно в ней содержится много пуринов (22 мг на 100 г), потому лучше исключить ее. То же самое касается и винограда (8 мг на 100 г), при этом абсолютно неважно, какой это сорт винограда, он полностью запрещен при заболевании. Финики содержат 22 мг пуринов на 100 г, потому среди всех остальных сухофруктов они наиболее вредны при подагре, потому запрещены к употреблению.
Почему следует отказаться от алкоголя?
Алкогольные напитки не только нельзя при подагре, они могут быть даже опасны. В особенности вредными являются пиво, красные виды вина и коньяк. Дело в том, что алкоголь обезвоживает организм и выводит из него всю воду, из-за чего увеличивается концентрация мочевой кислоты. Все слабоалкогольные напитки содержат высокий уровень пуриновых соединений. Врачи настоятельно рекомендуют отказаться от пива еще и по той причине, что даже безалкогольное варится на дрожжах, а в них много пуринов (761 мг на 100 г). Сам пивной напиток содержит 1810 мг на 100 г, превращаясь в настоящий яд для человека, страдающего от приступов подагры, так как высоким содержанием считается уже 400 мг на 100 г.
Пиво выводит воду, но при этом токсины (шлаки и яды) остаются в почках, как и мочевая кислота. Почкам приходится справляться и с большим количеством пуринов, и с негативным воздействием алкоголя, из-за чего увеличивается почечный тонус. Обмен веществ у больного замедляется, из-за чего и учащаются приступы подагры. Алкоголь строго запрещен во всех его видах (даже слабоалкогольные напитки и шампанское) как в период обострения подагры, так и во время ремиссии, когда болезнь немного отступает.

Что делать, если впереди застолье?
Бывают такие случаи, когда хочется немного выпить алкоголя или грядет какой-нибудь праздник. Конечно, пить спиртные напитки крайне нежелательно, но если другого выхода нет, можно минимизировать отрицательное влияние алкоголя, выполняя следующие правила:
- В день застолья нужно выпить до 3,5 литра воды, чтобы из организма интенсивнее выводилась мочевая кислота.
- Необходимо принять медикаменты, улучшающие метаболизм и выводящие токсины.
- До приема алкоголя следует выпить какой-нибудь сорбент, к примеру, активированный уголь.
- На голодный желудок пить спиртные напитки не следует, лучше всего плотно поесть перед застольем. Если не получается, следует выпить 12 столовой ложки сливочного масла, оно сдерживает усвоение алкоголя.
- Следует избегать употребления водки или самогона, лучше всего выпить немного виноградного вина.
- Комбинировать разные виды алкоголя крайне нежелательно, водку и вино смешивать нельзя.
- Чтобы минимизировать действие алкоголя на организм, его следует запивать аптечной минеральной водой.
- Жирные мясные и белковые продукты с алкоголем сочетать нельзя. Запомните: норма крепких напитков (коньяк, водка, виски) – 30-60 г в день, вино – до 150 г.
- Следует избегать напитков крепостью более 30-40 градусов.

Список разрешенных продуктов при подагре
Мы рассмотрели, какие продукты нельзя есть при подагре. Список довольно внушительный. Но, несмотря на то, что диета подразумевает существенные ограничения, все же список разрешенных продуктов достаточно широк и разнообразен. Также стоит учитывать, что практически все продукты диетические и полезные, потому, имея лишний вес, можно легко от него избавиться. Это имеет важное значение, так как лишние килограммы увеличивают нагрузку на суставы и могут спровоцировать приступ. Однако следует помнить, что стремительная потеря веса (более 2 кг в неделю) чревата негативными последствиями для организма.
В список разрешенных продуктов входят следующие:
- Овощи и зелень – морковь, баклажаны, кабачки, огурцы, капуста белокочанная, тыква, чеснок, кукуруза.
- Фрукты – абрикосы, апельсины, груши, яблоки, сливы.
- Сухофрукты – чернослив.
- Соусы – молочный, сырный, овощной.
- Хлебобулочные изделия – хлеб ржаной, бородинский, пшеничный, белый, с отрубями, из цельнозерновой муки, несдобная выпечка (бисквиты, галетное печенье и тому подобное).
- Сладости – варенье, мармелад, зефир, мед в небольших количествах, конфеты (кроме шоколадных), мороженое (кроме шоколадного и с добавлением какао).
- Молочные и кисломолочные продукты – молоко, кефир (до 2,5%), ряженка (до 2,5%), простокваша, йогурт.
- Сыры и творог – нежирный творог, сыр сулугуни, нежирные сорта сыра (брынза, рикотта и моцарелла)
- Масла – растительные, масло из льна и оливковое.
- Каши – гречневая крупа, овсянка, рисовая (лучше покупать рис пропаренный и коричневый). Допускается варить каши на молоке, но не следует забывать, что они способствуют прибавлению веса.
- Любые макаронные изделия.
- Овощные или молочные бульоны.
- Мясо – курица, индейка, кролик. Однако следует помнить, мясо можно есть только 2-3 раза в неделю и в количестве не более 170 г.
- Орехи, семечки. Можно есть кедровые, грецкие орехи, фундук, миндаль, фисташки и другое. Исключение – арахис, богатый пуринами.
- Рыба – вареная рыба, за исключением запрещенной, и морепродукты (креветки, кальмары). Допускаются ракообразные, морские головоногие.
- Соки, напитки и компоты – огуречный, томатный и яблочный соки, травяные отвары, зеленый чай с молоком или лимоном, чай с имбирем, отвар шиповника, цикорий, морсы из различных ягод, крыжовника и брусники.
- Специи – лавровый лист, лимонная кислота, ванилин, корица.
На диете допустимо есть винегреты (бобовые не добавлять, соленые огурцы в небольшом количестве), квашеную капусту (умеренно), овощную икру и рагу. Главное, не забывать, что питание должно быть сбалансированным и правильным. Очень важно не переедать, поскольку это ухудшает работу кишечно-желудочного тракта.
Продукты, которые полезны при подагре
Всем известно, что лучше избегать потребления продуктов, какие запрещены при подагре. А какие можно кушать? Чтобы облегчить приступ подагры и максимально продлить время ремиссии, крайне важно, чтобы в рационе чаще появлялись продукты, которые способствуют выведению мочевой кислоты из организма.
Так, особенно полезны при подагре яблоки и яблочный сок. Полезные вещества, входящие в состав фрукта, в особенности яблочная кислота, нейтрализуют мочевую кислоту и не дают ей осесть и кристаллизоваться в суставах. Содержащаяся во фрукте аскорбиновая кислота действует укрепляюще на соединительную ткань сустава, а также заживляет повреждения, причина которых — острые кристаллы мочевой кислоты.
При подагре также важно есть бананы, богатые калием. Действие последнего заключается в том, что при помощи него разжижаются кристаллы мочевой кислоты и быстрее выводятся из организма. Особенно полезен фрукт вместе с йогуртом.
Вишня также считается продуктом, который помогает облегчить состояние при подагре. В ягоде содержатся антиоксиданты, которые вступают в борьбу против свободных радикалов, считающихся причиной многих заболеваний. Кроме того, в вишне содержатся биофлавоноиды и антоцианы, уменьшающие воспаление при подагре. Чтобы во время обострения боль и воспаления быстрее прошли, следует съедать в день не менее 20 вишен. Если свежих нет, можно пить вишневый сок или консервированный компот из вишен.
Клубника, земляника и все виды орехов вред мочевой кислоты снижают до минимума, так как она не успевает кристаллизоваться в суставах и вызвать приступ подагры. Если как можно чаще есть эти виды ягод, можно даже вылечить подагру.
Бананы при подагре
При такой болезни суставов, как подагра, большое значение имеет питание. Какое действие оказывают овощи и фрукты для здоровья и все ли они необходимы, когда поражены суставы? Нужно ли употреблять в пищу бананы при этом заболевании и что они принесут: пользу или вред?
Что такое подагра?
В переводе с греческого слово «подагра» означает «капкан для ног». Заболевание возникает при нарушении обмена веществ, в результате которого в тканях (особенно суставных) скапливается и постепенно кристаллизуется не выведенный из организма избыток солей мочевой кислоты – прозрачных плотных кристаллов. Большая нагрузка на почки способствует нарушению их работы. Если почки сами по себе проблемные, то это усугубляет развитие подагры.
Пораженные суставы отличаются болезненностью, покраснением и повышенной температурой. От подагры воспаляются большие пальцы ног, лодыжки, локти, запястья, пальцы рук.
В основном боль в суставах может беспокоить мужчин от 45 лет, а женщин – по окончании детородного возраста (наличии менопаузы).
Подагра развивается в 4 этапа:
- скопление мочевых кристаллов преимущественно в области суставов;
- затвердевание солевых отложений;
- начало воспалительного процесса;
- ослабление работы почек, деформация суставов.
Подагра передается по наследству, развивается на фоне ожирения, гипертонии, стрессового состояния, регулярного употребления алкоголя, нарушения работы почек, употребления большого количества мяса, рыбы, острых сыров, жиров, субпродуктов (почек, печени, сердца, легкого), кофе, крепких чаев.
Устранение причины заболевания и профилактические мероприятия снижают симптомы, помогают больному вернуться к нормальной жизни.
Питание при подагре
Процесс лечения представляет собой комплексную терапию, важной частью которой является специальное питание.
Продукты должны содержать как можно меньше белка и животных жиров. Для смазки суставных тканей нужно пить больше воды (около двух литров в день), так как подагра обостряется в обезвоженном организме и работа почек замедляется. Количество соли следует снизить до минимума. Прием алкоголя вызывает концентрацию натриевой соли в сыворотке крови и приступы болей.
Последний прием пищи должен быть не позднее, чем за два часа до сна. Допускается выпить на ночь стакан ягодного киселя или компота из сухофруктов.
Дробное и умеренное питание, исключение из рациона соленой и острой пищи, алкоголя, жирного и красного мяса создадут организму ощущение свободы от привычных суставных болей. При этом надо помнить об обильном питье, которое помогает даже в период обострения болезни (в это время в сутки желательно выпивать до трех литров воды).
Полезные продукты при подагре

Основу питания при подагрических заболеваниях составляют каши (овсяная, гречневая), яйца, домашний сыр и творог, молоко, мидии, орехи, соки из овощей и фруктов. Очень полезен обычный репчатый лук.
Снизит воспаление вишня, а яблоки, клубника и орехи нейтрализуют мочевые соли, предотвращая их отложения. Активно выводит вредные соли из организма дыня, капуста, баклажаны, цикорий, черника, черешня, арбуз, клюква, сельдерей, соя, огурцы.
Помогают снять болевые приступы чеснок, кукуруза (в аптеке – кукурузные рыльца), имбирь, яблочный уксус.
Животный белок заменяют на растительный, который присутствует в фасоли. Ее можно добавлять в супы, борщи, гарниры, овощные рагу. Фасолевый паштет готовят как самостоятельное блюдо. Значительно улучшает состояние больных употребление в пищу свеклы, кабачков, крыжовника.
При подагре можно есть белое мясо кролика, курицы, индюшки, нежирную рыбу, макаронные изделия, мягкие соусы на основе овощей и кисломолочных продуктов.
Что нельзя есть при подагре?
Вредными продуктами, содержащими высокий уровень мочевой кислоты, считаются копчености, анчоусы, сардины, сало, консервы, полуфабрикаты, мясные бульоны, жиры, пряности, кофе, шоколад, мороженое.

Для многих людей вредная пища кажется самой вкусной. Поэтому нужно искать некий компромисс, чтобы не изнурять себя жесткими отказами от любимых продуктов. Например, если очень хочется сала, не надо жарить на нем пищу, лучше съесть небольшой кусочек. Мясо и рыбу можно добавлять в рацион 1 раз в неделю. Креветки, кальмары и нежирные сорта рыбы – хорошая альтернатива рыбным блюдам.
Можно ли есть зелень людям, страдающим заболеванием суставов? Для профилактики и при обострении – это эффективная добавка в рацион, исключение составляет укроп – его употреблять не следует. Цветная капуста и брокколи содержат большое количество пуринов (исходного сырья мочевой кислоты), поэтому относятся к вредным овощам при подагре.
Можно ли есть бананы при подагре?

Если человек страдает подагрой, то бананы обязательно должны присутствовать в меню. Этот фрукт содержит много калия и фосфора, которые размягчают скопления солей, в результате чего боль ослабевает. Входящий в состав бананов витамин С эффективно помогает в периоды обострения заболевания.
Один или два банана в день, употребленные в пищу, постепенно нормализуют уровень мочевой кислоты. Бананы при подагре полезно сочетать с натуральным (греческим йогуртом) без подсластителей или кефиром. Яблоки, цитрусовые, вишни, киви также эффективно сочетаются с бананами. После выпитого стакана сока, компота или травяного чая целебное действие оказывает даже один банан.
Народное лечение рекоме
Можно ли при подагре употреблять бананы?
Можно ли есть бананы при подагре? На этот вопрос, которым часто задаются больные, специалисты уверенно отвечают, что данный фрукт считается одним из самых полезных продуктов при таком заболевании. Почему же стоит включить бананы в лечебное меню и как их следует употреблять?

Подагра — заболевание системы обмена веществ, которое характеризуется отложением в суставах уратов, то есть мочевой кислоты. В пораженных участках возникает сильный воспалительный процесс, сопровождающийся ощутимыми болезненными приступами. На сегодняшний день не существует лекарств, которые могли бы навсегда избавить от этого заболевания, поэтому терапия направлена на:
- устранение обострений;
- уменьшение воспаления;
- снижение болевых ощущений.

Для этого применяют определенные медикаментозные препараты, однако для достижения наилучшего эффекта лечение должно обязательно поддерживаться специальной диетой.
Лечебное питание при подагре подразумевает отказ от употребляемых ранее продуктов, богатых пуринами, так как они провоцируют кристаллизацию мочевой кислоты в суставных тканях, и одновременное включение в рацион пищи, разрушающей ураты и ускоряющей процесс выведения мочевины из организма.
Бананы рекомендуется кушать при недуге из-за высокого содержания в них калия. Этот элемент эффективно разжижает уратные скопления в суставах, благодаря чему улучшается состояние суставов и общее самочувствие больного. Снятию обострения во многом способствует и аскорбиновая кислота, присутствующая в продукте в не менее большом количестве, чем калий.
Врачи советуют: ешьте хотя бы 1 банан ежедневно, сочетая его с другими полезными при подагре фруктами:
- яблоками;
- киви;
- вишней;
- цитрусовыми.

Хороший эффект приносят бананы, которые употребляются вместе с натуральным несладким йогуртом или кефиром, так как кисломолочные продукты тоже способствуют удалению уратов из организма.
Важно не только включить в рацион пищу, разрушающую уратные отложение в суставах, но и соблюдать при этом особый питьевой режим.
В сутки необходимо пить не менее 2 л жидкости — лучше всего, если это будет чистая вода. Это поможет быстрее вывести остатки мочевой кислоты из крови. При подагре можно также сочетать бананы с употреблением фруктовых соков, компотов, травяных отваров и чаев.
Задумываясь о том, можно или нет есть бананы при подагре, больной данным недугом может не сомневаться в пользе и безопасности этого продукта для своего организма. Обязательное включение сладкого фрукта в лечебное меню позволит уменьшить проявление симптомов, улучшить самочувствие и приблизить выздоровление.
OrtoCure.ru
Вишня содержит антоцианы и биофлавоноиды, которые помогают снизить воспаление при подагре
Подагра является формой артрита, который связан с тяжелой, внезапной болью в суставах, а также воспалением и тугоподвижностью в суставах. Подагра поражает в основном большой палец, но также может атаковать лодыжки, локти, запястья и другие пальцы. Пораженные суставы становятся нежными и теплыми на ощупь, а кожа рядом становится красноватой. Причиной подагры является отложение кристаллов мочевой кислоты в суставах. Наследственный фактор играет важную роль в возникновении подагры. Факторами риска подагры являются: ожирение, гипотиреоз, гипертония, чрезмерное потребление алкоголя, нарушенные функции почек, богатые пуринами продукты (морепродукты, мясо, пиво и т.д.). Устранение причины подагры помогает в лечении этого заболевания. Также важно знать, что при подагре некоторые продукты особенно полезны, поскольку оказывают лечебное действие.
При подагре нужно пить много воды
В качестве природного немедикаментозного лечения подагры нужно пить обычную воду. Доказано, что обезвоживание организма может вызвать приступ подагры. Вода помогает разбавлять мочевую кислоту и выводить избыток мочевой кислоты из организма, который является основной причиной подагры. Пить много воды – это значит предотвратить обезвоживание и помочь правильной работе почек. Употребление достаточного количества воды также необходимо для профилактики инфекции почек и камней в почках, которые могут быть вызваны накоплением мочевой кислоты. Вода также помогает смазывать суставы; увеличивает метаболизм и способствует похудению. Ученые считают, что полезно пить около 7-8 стаканов воды каждый день.
Оглавление [Показать]Бананы и яблоки – самые полезные фрукты при подагре
Картофель также способен предотвратить приступ подагры. Употребление в пищу яблок и свежего яблочного сока также позволяет избежать осаждения кристаллов мочевой кислоты. Яблоки являются богатым источником яблочной кислоты, которая помогает нейтрализовать мочевую кислоту. Таким образом, эти вкусные продукты позволяют избежать кристаллизации мочевой кислоты в суставах. Яблоки также богаты витамином С, который ремонтирует и укрепляет соединительную ткань вокруг сустава и уменьшает повреждения от острых кристаллов мочевой кислоты. Очень полезно каждый день употреблять в пищу яблоки вместе с сырой морковью. Бананы также полезны в лечении подагры. Дело в том, что содержащийся в бананах калий разжижает кристаллы мочевой кислоты, которые в дальнейшем выводятся из организма. Употребляйте ежедневно несколько бананов (особенно полезно смешивать их с несладким йогуртом!).
Травы для растворения мочевой кислоты применяют при подагре
Многие травы обладают противовоспалительными свойствами и действуют как естественные болеутоляющие средства. Трава босвелии серата является мощным природным средством для лечения подагры. Это растительное средство способно уменьшить воспаление и боль, связанную с подагрой. Мартиния душистая (коготь дьявола) предотвращает накопление кристаллов мочевой кислоты и уменьшает боль при подагре. Это прекрасное противовоспалительное и эффективное обезболивающее средство. Порошок корня куркумы является одним из основных средств для лечения подагры. Куркума «спасает» от сильных подагрических болей и уменьшает скованность и боль в суставах. Семена сельдерея также обладают противовоспалительными свойствами и действуют как мочегонное средство, нейтрализующее действие мочевой кислоты в организме. Экстракты черники и люцерны также оказались полезными для лечения подагры.
Вишни – самые полезные при подагре ягоды
И сладкие, и кислые сорта вишен являются полезными при подагре, поскольку они обладают антиоксидантными свойствами. Этот продукт содержит антоцианы и биофлавоноиды, которые помогают снизить воспаление при подагре. Ешьте не менее 15-20 свежих вишен в день. Можно также кушать консервированные вишни или концентрированные вишневый сок.
Полезные и вредные продукты при подагре
Продукты играют важную роль в лечении и профилактике подагры. Поскольку основной причиной подагры является мочевая кислота, то следует избегать употребления сардин и анчоусов, которые являются богатым источником мочевой кислоты. Избегайте вредных продуктов с высоким содержанием пуринов: грибов, чечевицы, гороха, шпината, фасоли и цветной капусты. Вы можете прочесть статью на эту тему: Пурины в продуктах. Откажитесь от кофе и других источников кофеина; перестаньте употреблять алкоголь, который вызывает обезвоживание и раздражает мочевыводящие пути. Алкоголь также может повысить уровень мочевой кислоты в крови, что вызывает приступ подагры. Не пейте пиво, поскольку оно содержит много пуринов. Никогда не пейте содержащие фруктозу напитки. В случае ожирения постарайтесь снизить массу тела.
Ешьте много клубники, семян и орехов, которые нейтрализуют действие мочевой кислоты и считаются очень полезными при подагре продуктами. Благодаря употреблению в больших количествах ягод земляники (которая является близким родственником клубники!) известный ботаник Карл Линней вылечил у себя подагру. А вы пробовали применять земляничное чудо для лечения подагры?
medimet.info
Подагра является серьезным заболеванием, которое развивается по причине нарушения белкового обмена в человеческом организме.
Такое заболевание само по себе не лечится, и избавиться полностью от него не получится, однако можно постараться избежать обострений.
Этому в первую очередь может помочь правильное питание при подагре и специальная лечебная диета.
Основное лечение заболевания направлено на снижение уровня мочевой кислоты в организме. С этой целью врач выписывает специальные лекарства, которые препятствуют образованию мочекислых соединений в тканях и выводят из организма.
Дополнительно назначается питание при подагре, направленное на снижение пуринов в употребляемых продуктах.
В связи с этим из рациона исключаются жиры и белки животного происхождения, а также углеводы.
Что нельзя есть при подагре
- Чтобы лечение было эффективным, пациенту необходимо полностью пересмотреть свой рацион питания, исключить из меню копченые продукты, бобовые, колбасы, поваренную соль, не разрешена соя.
- Больному полностью запрещено есть жирные мясные блюда, особенно субпродукты и молодое мясо. В том числе правильное, сбалансированое питание при подагре не должно включать рыбу и рыбные продукты.
- Также пациенту нельзя есть грибы, сало и иную тяжелую пищу. При приготовлении блюд не следует использовать всевозможные приправы и острые специи, в качестве исключения составляют разве что столовый уксус и лавровый лист.
- Полностью противопоказаны алкогольные напитки, шоколад, какао, крепкий чай и кофейные напитки. Острые и соленые сыры также могут привести к обострению заболевания.
- Если ведется лечение, запрещено питаться мясными наваристыми бульонами и супами, сваренными на мясе.
Что разрешено в ограниченном количестве при подагре
Иногда, несмотря на лечение, рацион можно разнообразить, добавляя в ограниченном количестве разрешенные к употреблению продукты.
Небольшими порциями разрешается есть маложирное молоко, сливочное масло. Обычно их добавляют к основными блюдам, например, кашам.
Рыба, должна употребляться в пищу с осторожностью. В малых дозах ее разрешаться есть в отваренном виде. Диетологи рекомендуют остановить свой выбор на форели или семге.
В умеренной дозировке можно употреблять в пищу томаты, капусту брокколи, зелень, редис, репу. Из фруктов лучшим вариантом станут яблоки, однако от слив лучше отказаться или есть их с осторожностью. Мед восполнит недостаток сладкого.
Чтобы предотвратить кислотный дисбаланс, кукуруза употребляется только совместно с другими продуктами. Также кукуруза наиболее полезна в вареном виде.
Что включает меню пациента
При подагре рекомендуется следующий рацион питания, дополняющий основное лечение.
- На завтрак еда должна включать овощной салат, дополнить который можно яблочно-морковным пудингом, одним яйцом всмятку и некрепким чаем, в который можно добавить мед.
- На второй завтрак подойдет шиповниковый компот, приготовленный без сахара.
- На обед можно приготовить молочный суп с макаронами, драники и кисель.
- На полдник отличным вариантом станут зеленые яблоки.
- В меню ужина можно включить сырники, голубцы без использования мяса, отварной рис, некрепкий чай, бананы.
- На ночь можно выпить полезный отвар из пшеничных отрубей.
Важно знать, что при заболевании диета должна включать в основном жидкую и полужидкую еду – супы из овощей, брокколи, минеральную воду, компоты и морсы, свежие соки, кисели, рис, фрукты и овощи. На протяжении дня необходимо употреблять не менее трех литров жидкости.
Обязательно при составлении диетического меню необходимо учитывать, какие дополнительные заболевания имеются у пациента. Так, если больной является диабетиком, ему противопоказаны мед, сладкие продукты, а хлеб нужно употреблять в минимальном количестве.
При повышенном холестерине нужно отказаться от включения в рацион желтка.
Какие же продукты можно употреблять в пищу при подагре?
- Основной рацион должны составлять разнообразные легкие овощные супы, брокколи, блюда из круп, рис, морепродукты, нежирные виды рыб, мясо кролика, макароны, гречка, маложирные молочные продукты, такие как сыр, сметана или йогурт.
- При приготовлении блюд можно использовать свежий укроп. Из выпечки можно смело есть черный и белый хлеб. Важно составлять меню таким образом, чтобы белки животного происхождения максимально заменить растительными.
- В день можно съедать не более одного яйца. В меню могут входить все овощи, кроме запрещенных к употреблению. Особо рекомендована такая еда, как зеленые яблоки, все виды ягод, за исключением малины, брокколи, свекла, апельсины, мандарины, бананы, киви, семечки, орехи. Из сладких блюд разрешено есть зефир, мармелад, варенье, мед.
- В том числе полезны морепродукты, отварной рис, вареная кукуруза.
- При приготовлении блюд разрешается использовать сливочное или растительное масло и полностью запрещено применять свиной или бараний жиры.
При подагре на ногах рекомендуется пить зеленый чай, чай с молоком или лимоном, также можно добавлять мед. В том числе разрешены соки, полезные отвары из трав, морсы, квас, компот из сухофруктов или ягод.
Также врачи рекомендуют пить каждый день свежий огуречный сок и минеральную воду. Брокколи обладает иммуностимулирующим свойством, поэтому она наиболее полезна.
Для снятия острой боли известен такой целебный рецепт: мед добавляют в стакан люцернового чая. Этот напиток пьют три раза в день.
При подагре употребляется вареная кукуруза в початках, которую поливают кукурузным маслом.
Разгрузки при заболевании
Традиционное лечение заболевание необходимо сочетать с проведением периодических разгрузочных дней, таким образом получится отличный симбиоз диеты и лечения при подагре.
В эти дни на протяжении всего дня можно употреблять в пищу только овощи, например, зеленые яблоки или картофель. Если такую диету трудно выдержать, разрешается сочетать несколько видов овощей или фруктов, которые лучше всего употреблять в виде салатов.
Идеально для этого подойдет свекла, зеленые яблоки, капуста брокколи, не рекомендуется кукуруза и соя. В том числе пациентами при подагре часто используются молочная, кефирная или творожная диеты. Это позволяет улучшить обменный процесс в организме, что в первую очередь требуется при подагре.
Большой популярностью пользуется яблочно-рисовая диета. Нужно отварить на нежирном молоке рис в количестве 75 г и принимать его на протяжении нескольких дней небольшими дозами.
Рис между приемом пищи дополняют зеленые яблоки, также можно использовать яблоки из компота. Общее их количество должно быть не более 250 г. Важно учитывать, что во время приготовления компота нельзя использовать сахар.
На протяжении дня можно съедать до двух килограмм овощей или фруктов. Необходимо понимать, что разгрузочные дни не подразумевают голодание. Полный отказ от еды при подагре запрещен.
В том числе не разрешается прибегать к лечебному голоданию, так как при полном прекращении поступления еды в организм в крови происходит резкое увеличение мочевой кислоты, что приводит к острому приступу подагры.
sustav.info
Подагра относится к тем немногим болезням, которые полностью меняют привычный образ жизни больного. Такая важная часть нашего существования, как питание, переходит в новое качество: при подагре требуется строгое соблюдение диеты. Множество привычных вкусных и даже полезных продуктов становятся недоступными, поскольку их употребление приводит к возникновению трудно переносимых болезненных приступов болезни. Тем, в чью жизнь вошла подагра, придется изменить привычную философию питания и полюбить вкус здоровых и полезных продуктов.
Подагра: принципы питания
Специализированная диета, которую рекомендуют медики для сдерживания болезненных симптомов подагры, устанавливает основные правила питания.
1
Дробность питания .
В течение дня предполагается есть минимум 4-5 раз. В меню должна присутствовать горячая пища, напиток и добавка, которая создаст чувство комфортной сытости: порция салата, фруктов или чашка сока.
2
Умеренность .
При правильной организации питания не должно возникать ощущение переедания или тяжести при выходе из-за стола. Сделайте паузу после еды, подождите минут 15. Если чувство голода не покидает вас, перекусите. Иногда организму требуется больше энергии, чем обычно.
3
Жидкости — побольше .
Независимо от количества съеденной пищи, при подагре пьют много жидкости: не менее полутора литров в день. В периоды обострения потребуется до 3 л жидкости, чтобы максимально вымыть из организма мочевую кислоту.
4
Ограничения .
Вкусы некоторых продуктов придется забыть навсегда – подагра полностью меняет все представления о привычной пище. Например, соль является союзником подагры, а значит, придется полюбить малосоленую пищу. Новый образ жизни также предполагает полный отказ от алкогольсодержащих напитков.
Спиртное содержит много пуринов и, кроме это, обезвоживая организм, повышает концентрацию мочевой кислоты, что неизбежно ведет к интоксикации организма. Следует раз и навсегда понять, что алкоголь и лечение подагры – взаимоисключающее сочетание, даже в самых малых дозах.
Таблица продуктов, запрещенных при подагре
Состав блюд, которые подаются к столу больного подагрой каждый день его жизни, определяет диета № 6.
В продуктах, рекомендуемых диетой, низкий уровень пуриносодержащих компонентов. Также диета предполагает включение в рацион щелочной пищи, больших объемов жидкости и предельно жесткое ограничение употребления соли.
Диетологи вносят продукт в «черный список» диеты № 6 в зависимости от содержания в нем пуринов – компонентов мочевой кислоты.
Употребление любого продукта с высокой концентрацией пуринов приводит к обострению болезни и появлению мучительных приступов.
В рационе здорового человека допустимо присутствие 800 мг пуринов в день, а в сумме всех дневных порций больного подагрой – только 150 мг.
Какие продукты категорически исключаются из диеты № 6?
| Бобовые | Горох, бобы, фасоль, чечевица. | 70 92 75 84 | Наносят вред в любом виде. |
| Мясо | Говяжье, телятина, свиное, баранина, мясо курицы, индейка, гусь. | 58 63 61 63 125 50 69 | Нежирное филе можно употреблять в отварном виде. Присутствие в меню: блюдо массой ~ 150 г трижды в неделю. Из вареного филе можно готовить котлеты, начинки для мясных блюд и т.п. |
| Все субпродукты | Печень, легкое, почки. | 125-231 166 88-139 | Наносят вред в любом виде. |
| Тяжелые мясопродукты | Консервы на мясной основе, колбаса, ветчина, сосиски. | 73 54 | Наносят вред в любом виде. |
| Рыба | Сардина, селедка, треска, рыба речная. | 120 79 92 ~ 50 | Меню при подагре допускает присутствие на столе вареного филе постной рыбы трижды в неделю, 1 порция ~ 165 г. |
| Икра | Лососевая икра. | 60 | Исключить. |
| Консервы рыбные в масле | Из шпрот, из сардин, из тунца. | 223 146 121 | Значительно ограничить, по возможности, исключить. |
| Тонизирующие напитки | Какао, чай, кофе. | 1900 2800 1200 | Можно выпить чашечку слабого чая с добавлением молока/лимона. |
| Овощи | Шпинат; спаржа; капуста: брюссельская, брокколи, китайская, савойская, цветная, белокочанная. Перья лука, стручки свежей фасоли. | 23 14 25 | Значительно ограничить, по возможности, исключить. |
| Фрукты | Курага, финики, авокадо, банан. | 32 21 13 11 | Наносят вред в любом виде. |
Бульоны.
Любые бульоны (кроме овощного) содержат около 50 % питательных веществ из исходного продукта.
Категорически не подходят для стола при подагре.
Алкоголь.
Алкоголь (и пиво) полностью исключается – это обязательное условие.
Сладости.
В черный список попадают шоколад, торты и пирожные с кремом.
Мед относят к категории спорных продуктов.
Таблица разрешенных продуктов
Меню при подагре – это перечень здоровой и полезной пищи. Диета вначале покажется непривычной и сложной. Со временем по мере того, как прекратятся приступы невыносимой боли, а организм наполнится энергией и здоровьем, получится оценить неоспоримые преимущества диетического питания.
Какие продукты рекомендует диета № 6?
| Овощи | Сырые, вареные, приготовленные на пару. Салат с заправкой из масла или сметаны. Овощной отвар, суп. Овощная икра (неострая, с малым добавлением соли). | До 1500 г на протяжении дня. 1 порция/сутки. 1 порция/сутки. 1 порция/сутки. |
| Фрукты | Сырые, отваренные. Компоты и фруктовые отвары без сахара. Варенья. | До 1500 г на протяжении дня. 1-2 л в день. 1 малая порция/сутки. |
| Диетическое мясо нежирного кролика, курицы или индейки | В отварном виде без бульона. Все мясные блюда (начинки) готовят из вареного филе. | 3 дня в неделю, на прием ~ 150 г. |
| Рыба, морепродукты | Только вареная рыба без бульона. Можно есть морских моллюсков и раков. | 3 дня в неделю, на прием ~ 165 г. 1 малая порция вместо рыбного блюда |
| Крупы кроме бобовых | Крупяные супы на овощном бульоне. Каши на молоке пополам с водой. Крупяные отвары. | 2-3 порции в день. 2-3 порции в день. 0,5-1 л в день. |
| Хлеб | Черный и белый хлеб. | Не рекомендуется сдобная выпечка. |
| Макароны | Макароны отваривают в воде или в овощном бульоне. | Ограничение при избытке веса. |
| Молочные продукты | Молоко, разбавленное водой, кисломолочная продукция. Супы на молоке. Обезжиренные сыр и творог. | 0,5-1 л в день. 2-3 порции в день. 1 порция/сутки. |
| Яйца | Вареные куриные и перепелиные яйца. Омлет на пару, белковый омлет. | Для куриных – 1 шт. в день. 1 порция/сутки. |
| Десерты | Конфеты без шоколада, молочный и сливочный крем. Мармелады и другие сладости на желатиновой основе, сухое печенье, сухофрукты, семечки и орехи | Ограничение при избытке веса. При нормальном весе 1-2 малые порции в день. |
| Напитки | Зеленый чай, напитки на основе цикория. Соки, компоты, квасы, морсы, кисель, минеральная вода (щелочная с низким содержанием минералов). | Черный чай можно пить только не крепкий, с молоком или лимоном. Общий объем выпиваемой жидкости 2-3 л в сутки. |
| Жиры | Растительное масло (оливковое, хлопковое). Сливочное масло. | Использовать как компонент основного блюда. В качестве добавки к кашам. |
Диета при подагре в период обострения
В остром периоде болезни питание значительно ограничивается. Мясо, рыба и любая острая и жирная пища полностью исключаются. Каши, овощные супы, сырые и вареные овощи и фрукты, молочные продукты составят основное питание больного.
При обострении подагры помогают улучшить самочувствие разгрузочные дни. Один день в неделю желательно употреблять только один диетический продукт и 2-2,5 л воды.
Такими продуктами могут быть:
- овощи (из списка разрешенных) – 1,5 кг одного вида. Подойдут картофель, капуста или морковь в сыром, вареном или печеном виде;
- фрукты, ягоды (из списка разрешенных) — 1,5 кг одного вида. Наиболее подойдут яблоки, арбуз;

- творог нежирный 400 г, кефир 500 г на день;
- молоко или кефир (1-1,5 л на день).
Такое питание способствует ощелачиванию мочи и выведению пуриновых соединений из организма.
В разгрузочные дни важно пить больше жидкости: очищенной воды или отвара из круп, из шиповника.
Мало кто знает, что отвар шиповника разрушает зубную эмаль, поэтому после него важно тщательно прополаскивать рот.
Примерное дневное меню
Как составить полноценное меню на целый день для питания больного подагрой?
Ниже предложены разные варианты, можно комбинировать их в зависимости от содержимого буфета и холодильника. Но точное соблюдение рекомендаций и строгое соблюдение диеты при подагре в соответствии с приведенными таблицами разрешенных и запрещенных продуктов гарантирует поступление в организм всех необходимых питательных веществ и исключает возникновение рецидива заболевания.
- Вариант 1
- Вариант 2
- Вариант 3
Завтрак.
Гречневая каша, салат из тертой моркови и яблока, чай зеленый.
Завтрак второй. Омлет, напиток.
Обед. Овощной суп, нежирный творог, компот.
Полдник. Пара свежих яблок.
Ужин. Овощной салат, запеканка из картофеля со сметаной, сок.
Завтрак.
Салат овощной с морепродуктами, омлет из белков, чай.
Завтрак второй. Сухофрукты.
Обед. Молочный суп-лапша, овощные паровые котлеты, кисель.
Полдник. Сок.
Ужин. Вареная рыба, паровой творожный пудинг, чай.
Завтрак.
Овощной салат, чай.
Завтрак второй. Вареное яйцо вкрутую, отвар из шиповника.
Обед. Окрошка, вареная говядина, отварные овощи, чай.
Полдник. Сок.
Ужин. Диетический хлебец, морковная запеканка с черносливом, морс.

- Вариант 4
- Вариант 5
- Вариант 6
Завтрак.
Салат свекольно-яблочный со сметаной, компот.
Завтрак второй. Яичница на пару с помидорами, фрукты.
Обед. Борщ на овощном бульоне, картофель в сметане и тушеная морковь, яблоко.
Полдник. Отвар из шиповника.
Ужин. Вареники с творогом и черносливом, кефир.
Завтрак.
Винегрет, чай.
Завтрак второй. Вареное яйцо всмятку, отвар из шиповника.
Обед. Овощной суп, вареная говядина, тушеные овощи, кисель.
Полдник. Фрукты, ягоды.
Ужин. Печеные сырники, отварной рис, отвар из шиповника.
Завтрак. Свекольный салат с черносливом, отвар из шиповника.
Завтрак второй. Омлет на пару, яблоко, компот.
Обед. Молочный крупяной суп, овощные котлеты, макароны с сыром, чай.
Полдник. Кефир.
Ужин. Голубцы с овощной начинкой, печеные сырники, компот.
Соблюдать диету при подагре вначале очень сложно. Организму потребуется не один месяц, чтобы избавиться от тяги ко многим привычным продуктам. Со временем получится полюбить здоровое питание и на долгие годы забыть о приступах подагры.
pomogispine.com
Бананы при подагре – важные особенности фрукта, почему помогают
Заболевания опорно-двигательного аппарата требуют соблюдения адекватной диеты. Употребление некоторых продуктов способно изменить состояние пациента, как в худшую, так и в лучшую сторону. Поэтому не стоит забывать о коррекции питания. Часто любители фруктов интересуются, можно ли есть бананы в случае подагры.
Свойства бананов
Этот фрукт обладает многими полезными особенностями. Он богат витаминами и микроэлементами. Благодаря достаточному содержанию углеводов является отличным перекусом. Также выделяют такие полезные свойства лакомства:
- Нормализация деятельности сердечно-сосудистой системы.
- Улучшение работы пищеварительного тракта.
- Стимуляция активности нервной системы.
- Укрепление иммунной системы.
Эти особенности только косвенно влияют на активность бананов против поражения суставов подагрой. Например, при оптимальном функционировании кровеносной системы, улучшается трофика соединений. Ткани при этом лучше наполняются кровью и получают больше кислорода.
 Бананы полезны для деятельности всего организма
Бананы полезны для деятельности всего организмаНормализация функционирования желудочно-кишечного тракта отвечает не только снижением выраженности явлений диспепсии (тошноты или поноса). Этот фрукт также улучшает поступление из ШКТ полезных элементов, которые препятствуют прогрессированию патологического процесса в сочленениях. Наиболее полезными в этом случае являются переспевшие бананы – с темной кожурой. Они имеют в составе больше крахмала, который защищает слизистую органов пищеварения. Кроме того, слегка неспелые плоды считаются эффективным лекарством от изжоги.
Полезны ли бананы при подагре?
Подагра является хронической патологией, которая поражает суставы и органы за счет чрезмерного образования мочевой кислоты и ее отложения в виде солей в тканях. Накопление уратов в суставах сопровождается образованием болезненных наростов, деформации сочленения. Во время подагрического приступа наблюдается выраженная боль в окружающих тканях и самом тофусе, также характерен воспалительный процесс. Особенно часто болезнь развивается в суставах ног из-за большой нагрузки.
Чтобы разобраться, действительно ли нужно кушать бананы при подагре, необходимо понять, как действует фрукт на течение патологии. Прежде всего, польза проявляется за счет содержания такого важного микроэлемента, как Калий. Именно он способствует растворению вредных отложений и стимулирует их выведение из организма.
Также эффективность бананов для лечения тофусов проявляется благодаря высокому содержанию витаминов. Особенно это касается аскорбиновой кислоты (витамина С) и токоферола (витамина Е). Эти вещества являются активными антиоксидантами, которые нейтрализуют вредоносные свободные радикалы.
 При подагре банановые плоды проявляют высокую эффективность
При подагре банановые плоды проявляют высокую эффективностьУпотребление в пищу, как минимум одного банана в день, активизирует процессы регенерации в организме. Это касается не только мелких ранений, но и поврежденных тканей суставов.
Совет! Употребление бананов рекомендуется совмещать с другими полезными фруктами (вишня, цитрусовые, яблоки).
Кислые плоды, а также их комбинация с кефиром или йогуртом способствует более активному выведению уратов с мочой. Это обусловлено оптимальному содержанию кислот, которые снижают образование отложений.
Подагра – коварное заболевание. Оно отнимает у человека немало времени и сил, которые направлены на избавление от патологии. Только своевременная терапия и правильный рацион способны предотвратить дальнейшее развитие заболевания и осложнения. Полезная информация:
Можно кушать банан при подагре
Можно ли есть бананы при подагре? На этот вопрос, которым часто задаются больные, специалисты уверенно отвечают, что данный фрукт считается одним из самых полезных продуктов при таком заболевании. Почему же стоит включить бананы в лечебное меню и как их следует употреблять?
Подагра — заболевание системы обмена веществ, которое характеризуется отложением в суставах уратов, то есть мочевой кислоты. В пораженных участках возникает сильный воспалительный процесс, сопровождающийся ощутимыми болезненными приступами. На сегодняшний день не существует лекарств, которые могли бы навсегда избавить от этого заболевания, поэтому терапия направлена на:
- устранение обострений;
- уменьшение воспаления;
- снижение болевых ощущений.
Для этого применяют определенные медикаментозные препараты, однако для достижения наилучшего эффекта лечение должно обязательно поддерживаться специальной диетой.
Лечебное питание при подагре подразумевает отказ от употребляемых ранее продуктов, богатых пуринами, так как они провоцируют кристаллизацию мочевой кислоты в суставных тканях, и одновременное включение в рацион пищи, разрушающей ураты и ускоряющей процесс выведения мочевины из организма.
Бананы рекомендуется кушать при недуге из-за высокого содержания в них калия. Этот элемент эффективно разжижает уратные скопления в суставах, благодаря чему улучшается состояние суставов и общее самочувствие больного. Снятию обострения во многом способствует и аскорбиновая кислота, присутствующая в продукте в не менее большом количестве, чем калий.
Врачи советуют: ешьте хотя бы 1 банан ежедневно, сочетая его с другими полезными при подагре фруктами:
Хороший эффект приносят бананы, которые употребляются вместе с натуральным несладким йогуртом или кефиром, так как кисломолочные продукты тоже способствуют удалению уратов из организма.
Важно не только включить в рацион пищу, разрушающую уратные отложение в суставах, но и соблюдать при этом особый питьевой режим.
В сутки необходимо пить не менее 2 л жидкости — лучше всего, если это будет чистая вода. Это поможет быстрее вывести остатки мочевой кислоты из крови. При подагре можно также сочетать бананы с употреблением фруктовых соков, компотов, травяных отваров и чаев.
Задумываясь о том, можно или нет есть бананы при подагре, больной данным недугом может не сомневаться в пользе и безопасности этого продукта для своего организма. Обязательное включение сладкого фрукта в лечебное меню позволит уменьшить проявление симптомов, улучшить самочувствие и приблизить выздоровление.
источник
Самое вкусное лакомство для детей и взрослых — фрукты. А бананы при подагре еще и эффективное средство в лечении недуга. Это вызвано высоким содержанием питательных веществ в продукте. Этот фрукт практически не наносит вреда организму и не имеет побочных эффектов, поэтому разрешается даже беременным женщинам и младенцам в качестве первого прикорма.
Бананы разрешено кушать при подагре, потому что они содержат много калия, а он, в свою очередь, помогает выводить как мочевую кислоту, так и ураты. А вот воспалительному процессу препятствует витамин С. Также фрукт укрепляет иммунную систему и организм в целом. Предотвращает развитие других болезней.
Калорийность продукта в 100 г — 95 ккал. Содержит такие вещества:
- белки,
- катехоламины,
- клетчатка,
- вода,
- углеводы: сахар, фруктоза, крахмал, бета-каротин, пектин,
- витамины группы В (1,2,6), аскорбиновая и никотиновая кислоты,
- минералы: фтор, натрий, кальций, фосфор, фтор, магний и железо,
- жиры.
Именно крахмал является основным компонентом, влияющим на калорийность продукта. Банан легко переваривается в желудке и не повышает уровень глюкозы, а значит его можно употреблять при наличии проблем с пищеварительной системой и при диабете. А катехоламины не вызывают раздражения при язвенных болезнях. Дозировку, вид или сорт продукта нужно обсудить с лечащим врачом при наличии каких-либо заболеваний.
Это потому что разные сорта бананов имеют в разных пропорциях полезные вещества, а значит и их влияние на организм будет отличаться.
- противовоспалительное,
- моче- и желчегонное,
- общеукрепляющее,
- успокаивающее,
- слабительное (переспелые бананы, а зеленые, наоборот, вызывают запор),
- налаживают лактацию,
- обволакивающее,
- снимает отечность,
- регенерирующее,
- препятствует накапливанию токсинов,
- подымает потенцию у мужчин,
- профилактическое средство от склероза и аритмии.
Можно банан употреблять при заболеваниях мочеполовой системы (нефрит, мочекаменная болезнь), а также печени и даже при стоматите. Эффективно устраняет подавленное настроение и улучшает работу сердца. Регулярное употребление фрукта способствует повышению работоспособности, внимания. Из-за своих вкусовых качеств нашел применение и в кулинарии, это любимый фрукт большинства детей. А употребления 1 банана в день снабжает организм калием (50% от суточной нормы) и при подагре устраняет боль и отечность. Полезен и в период беременности для облегчения общего состояния.
На родине фрукта от боли в суставах прикладывают банановые листья к пораженным местам. В наших странах можно попробовать вырастить это травянистое растение на подоконнике из семян или приобрести в цветочном магазине и тоже использовать этот метод. Можно в качестве компресса приложить к больному участку мякоть фрукта. Это поможет снять отеки и болевые симптомы. А вот злоупотреблять самым фруктом внутрь не стоит, так как это вызывает тяжесть в желудке и закупорку печени.
При подагре рекомендуется употреблять по 1 банану каждый день. Лучше комбинировать с приемами других фруктов, как яблоко, лимоны, киви и другие. Можно есть с творогом, добавлять в домашний йогурт или кефир. При этом важно не добавлять сахар. Такая комбинация усилит вывод уратов. А также важно соблюдать питьевой режим. Но не стоит сразу после приема фрукта запивать, потому как это усилит процесс брожения в организме (скопление газов, урчание в животе). Поэтому за день рекомендуется выпить не меньше 2-х литров чистой воды, это поможет вывести мочевую кислоту. Полезно употребление и травяных отваров, фруктовых компотов и соков.
источник
В связи с плохой экологической ситуацией и постоянными стрессовыми ситуациями каждый человек должен внимательнее относится к своему здоровью, особенно это касается случаев наличия тех или иных заболеваний. Употребление продуктов, запрещенных при болезнях, не только ухудшает самочувствие, но и чревато тем, что появятся более тяжелые последствия заболевания. Какие продукты можно и нельзя при подагре? Это мы и обсудим в статье.
Прежде чем узнать, какие продукты нельзя употреблять при подагре, следует рассмотреть, что это за недуг. Чаще всего данным заболеваниям подвержены мужчины и женщины после сорока лет, хотя ранее считалось, что подагрой болеют исключительно мужчины. Это одна из разновидностей болезней суставов, причиной развития которой является злоупотребление продуктами с высоким содержанием пуринов. Именно из-за их употребления откладываются соли в суставах. Болезненные ощущения, имеющие форму длительных приступов, могут поражать суставы и верхних, и нижних конечностей. Симптоматика крайне неприятная – отечность, деформация суставов, воспалительные процессы, острые боли.
Чтобы облегчить симптомы подагры, крайне важно соблюдать лечебную диету, которая состоит в ограничении и запрете определенных видов продуктов. От того, правильно питается больной или нарушает режим питания, зависит периодичность приступов подагры и продолжительность ремиссии.
При назначении лекарственных препаратов лечащий врач в обязательном порядке назначает пациенту лечебную диету – стол №6, одним из важных моментов которой являются правила приема пищи. Какие разрешенные и запрещенные продукты при подагре? Они перечислены ниже:
- Рыбные блюда следует ограничивать, их можно есть не чаще 3 раз в неделю. Жареную рыбу есть нельзя, исключительно отварную или приготовленную на пару.
- Супы на мясных бульонах есть нельзя, только овощные или молочные.
- Такие напитки, как чай, какао и кофе исключаются, при этом очень важно пить много воды (не менее 2 литров в сутки), так как она вымывает пурины и впоследствии выводит их из организма. Большее количество жидкости должно быть выпито до окончания первой половины дня. Приветствуется употребление минеральной воды, поскольку содержащаяся в ней щелочь эффективно вымывает мочевую кислоту. Во время обострения заболевания с утра следует пить подогретую теплую воду.
- Допустимое количество соли – не более 5-6 г, но важно перейти на норму – 1-2 г.
- В рационе должно быть достаточно продуктов, богатых витамином В и С. Также желательно купить аптечные витамины и употреблять их по инструкции.
- Полезно проводить разгрузочные дни. Так, можно в течение одного дня пить кефир, молоко или есть овощи. Голодание запрещено, так как из-за отсутствия продуктов увеличивается уровень мочевой кислоты. Достаточно одного разгрузочного дня в неделю.
- Для того чтобы не переедать, важно питаться дробно (5-6 раз в день), поскольку злоупотребление едой может ухудшить симптоматику заболевания.
Нормы потребления продуктов при диете во время заболевания подагрой выглядит следующим образом. Суточная калорийность диеты должна находиться в пределах 2700 – 2800 ккал. Соотношение белков, углеводов и жиров в рационе должно быть следующим:
- Белков в рационе должно быть 80-90 г, при этом 50% из них животного происхождения, 50% — растительного.
- Жиров – 80-90 г, из которых растительные должны составлять не менее 30%.
- Углеводы – 350–400, 80 г – чистые сахара.
Если исключить из рациона продукты, богатые пуринами, сразу же начинает уменьшаться количество приступов боли в суставах, происходит нормализация работы как мочеполовой, так и сосудистой систем. При правильном рационе спадает отечность и устраняются воспалительные процессы.
Какие продукты нельзя есть при подагре? Список следующий:
- Овощи – цветная капуста, редиска, шпинат и щавель.
- Бобовые — чечевица, соя, фасоль, горошек.
- Соусы – жирные мясные, на основе мясного бульона, майонез, соевый соус.
- Фрукты, сухофрукты, ягоды – инжир, финики, малина, клубника.
- Маринованные и соленые огурцы, помидоры и другие овощи, блюда, приготовленные с ними.
- Мясные блюда – консервы, мясо молодых животных, субпродукты, соусы с мясом, студень.
- Рыбные блюда – консервы, икра, соленая селедка, копченая рыба, жареная рыба, ее жирные сорта – сельдь, форель, лосось, семга, сардины.
- Колбасные изделия – колбасы, ветчина, сосиски, другие колбасные деликатесы.
- Животные жиры – говяжий, свиной жир, сало.
- Бульоны – грибной, куриный, мясной, рыбный.
- Холодные закуски – рыбные и мясные копчености, острые закуски.
- Напитки – горячий шоколад, крепкий кофе, какао и алкоголь (все виды).
- Пряности – перец, горчица и хрен.
- Хлебобулочные изделия – торты, пирожные и трубочки с жирным кремом, сливочные пирожные, сдобная выпечка с высоким процентом жирности.
- Арахис.
Но это не весь список продуктов, запрещенных при подагре. Есть еще и такие, потребление которых стоит существенно ограничить.
Употребление рыбы и мяса при подагре следует ограничивать до 1-2 раз в неделю. Рыбу врачи рекомендуют есть вместе с развитыми жабрами и чешуей. Дело в том, что эти рыбные субпродукты, как и человеческие почки, выводят токсины. Если произошел приступ подагры, мясо или рыбу можно есть только спустя 1-2 недели.
Еще какие продукты нельзя кушать при подагре? Следует ограничивать употребление:
- Овощи — болгарский перец, ревень, свекла, спаржа, сельдерей, помидоры (до 3 в день). Картофель также следует ограничить, в небольших количествах его можно есть только в отварном и запеченном виде.
- Фрукты – слива и земляника.
- Грибы.
- Зелень – укроп, петрушка, лук.
- Молочные продукты – жирный творог и некоторые виды жирных сыров (более 50% жирности).
- Яйца – одно в день.
- Сливочное масло.
Какие продукты запрещены при подагре? Сюда также относят бульоны, консервы, полуфабрикаты и субпродукты. Почему? Люди, которые страдают от данного заболевания, часто переживают по тому поводу, что диета № 6, показанная при подагре, исключает бульоны. Это вполне объяснимо, так как на них готовятся вкуснейшие борщи и супы. На самом деле, крайне важно следовать правилам и исключить бульоны, так как пара ложек блюда, особенно с такими специями, как лавровый лист и перец, способны вызвать приступ. Это связано с повышением уровня мочевой кислоты. Лучше всего варить мясо отдельно и употреблять его вместе с овощными бульонами. Важно помнить, что во время варки мяса следует несколько раз слить воду, так как это помогает уменьшить количество пуринов в несколько раз.
Полуфабрикаты из магазина — продукты, запрещенные при подагре и артрите. Они могут содержать массу вредных веществ, которые крайне нежелательны при этих заболеваниях – растительные жиры, субпродукты, свиной или говяжий жир. Кроме того, чтобы не спровоцировать приступ, следует отказаться от фастфуда, так как в данном продукте много жира.
Искусственно выращенные грибы (шампиньоны, вешенки) — продукты, запрещенные при подагре и суставах. Они сильно вредны для здоровья, поскольку выращиваются с применением химикатов. Предпочтение следует отдавать лесным грибам. Чайный гриб считается лекарством при подагре, поскольку он снимает боль во время приступов и улучшает состояние организма. С помощью настоек из него можно уменьшить боль в суставах, рекомендуется как прикладывать салфетку с настойкой к больному месту, так и пить за час до еды.
Финики, виноград, малина также входят в список запрещенных продуктов при подагре. Казалось, малина – полезная ягода, потому ее следует обязательно включить в рацион при заболевании. Однако именно в ней содержится много пуринов (22 мг на 100 г), потому лучше исключить ее. То же самое касается и винограда (8 мг на 100 г), при этом абсолютно неважно, какой это сорт винограда, он полностью запрещен при заболевании. Финики содержат 22 мг пуринов на 100 г, потому среди всех остальных сухофруктов они наиболее вредны при подагре, потому запрещены к употреблению.
Алкогольные напитки не только нельзя при подагре, они могут быть даже опасны. В особенности вредными являются пиво, красные виды вина и коньяк. Дело в том, что алкоголь обезвоживает организм и выводит из него всю воду, из-за чего увеличивается концентрация мочевой кислоты. Все слабоалкогольные напитки содержат высокий уровень пуриновых соединений. Врачи настоятельно рекомендуют отказаться от пива еще и по той причине, что даже безалкогольное варится на дрожжах, а в них много пуринов (761 мг на 100 г). Сам пивной напиток содержит 1810 мг на 100 г, превращаясь в настоящий яд для человека, страдающего от приступов подагры, так как высоким содержанием считается уже 400 мг на 100 г.
Пиво выводит воду, но при этом токсины (шлаки и яды) остаются в почках, как и мочевая кислота. Почкам приходится справляться и с большим количеством пуринов, и с негативным воздействием алкоголя, из-за чего увеличивается почечный тонус. Обмен веществ у больного замедляется, из-за чего и учащаются приступы подагры. Алкоголь строго запрещен во всех его видах (даже слабоалкогольные напитки и шампанское) как в период обострения подагры, так и во время ремиссии, когда болезнь немного отступает.
Бывают такие случаи, когда хочется немного выпить алкоголя или грядет какой-нибудь праздник. Конечно, пить спиртные напитки крайне нежелательно, но если другого выхода нет, можно минимизировать отрицательное влияние алкоголя, выполняя следующие правила:
- В день застолья нужно выпить до 3,5 литра воды, чтобы из организма интенсивнее выводилась мочевая кислота.
- Необходимо принять медикаменты, улучшающие метаболизм и выводящие токсины.
- До приема алкоголя следует выпить какой-нибудь сорбент, к примеру, активированный уголь.
- На голодный желудок пить спиртные напитки не следует, лучше всего плотно поесть перед застольем. Если не получается, следует выпить 12 столовой ложки сливочного масла, оно сдерживает усвоение алкоголя.
- Следует избегать употребления водки или самогона, лучше всего выпить немного виноградного вина.
- Комбинировать разные виды алкоголя крайне нежелательно, водку и вино смешивать нельзя.
- Чтобы минимизировать действие алкоголя на организм, его следует запивать аптечной минеральной водой.
- Жирные мясные и белковые продукты с алкоголем сочетать нельзя. Запомните: норма крепких напитков (коньяк, водка, виски) – 30-60 г в день, вино – до 150 г.
- Следует избегать напитков крепостью более 30-40 градусов.
Мы рассмотрели, какие продукты нельзя есть при подагре. Список довольно внушительный. Но, несмотря на то, что диета подразумевает существенные ограничения, все же список разрешенных продуктов достаточно широк и разнообразен. Также стоит учитывать, что практически все продукты диетические и полезные, потому, имея лишний вес, можно легко от него избавиться. Это имеет важное значение, так как лишние килограммы увеличивают нагрузку на суставы и могут спровоцировать приступ. Однако следует помнить, что стремительная потеря веса (более 2 кг в неделю) чревата негативными последствиями для организма.
В список разрешенных продуктов входят следующие:
- Овощи и зелень – морковь, баклажаны, кабачки, огурцы, капуста белокочанная, тыква, чеснок, кукуруза.
- Фрукты – абрикосы, апельсины, груши, яблоки, сливы.
- Сухофрукты – чернослив.
- Соусы – молочный, сырный, овощной.
- Хлебобулочные изделия – хлеб ржаной, бородинский, пшеничный, белый, с отрубями, из цельнозерновой муки, несдобная выпеч
Бананы можно при подагре кушать
Самое вкусное лакомство для детей и взрослых — фрукты. А бананы при подагре еще и эффективное средство в лечении недуга. Это вызвано высоким содержанием питательных веществ в продукте. Этот фрукт практически не наносит вреда организму и не имеет побочных эффектов, поэтому разрешается даже беременным женщинам и младенцам в качестве первого прикорма.
Бананы разрешено кушать при подагре, потому что они содержат много калия, а он, в свою очередь, помогает выводить как мочевую кислоту, так и ураты. А вот воспалительному процессу препятствует витамин С. Также фрукт укрепляет иммунную систему и организм в целом. Предотвращает развитие других болезней.
Калорийность продукта в 100 г — 95 ккал. Содержит такие вещества:
- белки,
- катехоламины,
- клетчатка,
- вода,
- углеводы: сахар, фруктоза, крахмал, бета-каротин, пектин,
- витамины группы В (1,2,6), аскорбиновая и никотиновая кислоты,
- минералы: фтор, натрий, кальций, фосфор, фтор, магний и железо,
- жиры.
Именно крахмал является основным компонентом, влияющим на калорийность продукта. Банан легко переваривается в желудке и не повышает уровень глюкозы, а значит его можно употреблять при наличии проблем с пищеварительной системой и при диабете. А катехоламины не вызывают раздражения при язвенных болезнях. Дозировку, вид или сорт продукта нужно обсудить с лечащим врачом при наличии каких-либо заболеваний.
Это потому что разные сорта бананов имеют в разных пропорциях полезные вещества, а значит и их влияние на организм будет отличаться.
- противовоспалительное,
- моче- и желчегонное,
- общеукрепляющее,
- успокаивающее,
- слабительное (переспелые бананы, а зеленые, наоборот, вызывают запор),
- налаживают лактацию,
- обволакивающее,
- снимает отечность,
- регенерирующее,
- препятствует накапливанию токсинов,
- подымает потенцию у мужчин,
- профилактическое средство от склероза и аритмии.
Можно банан употреблять при заболеваниях мочеполовой системы (нефрит, мочекаменная болезнь), а также печени и даже при стоматите. Эффективно устраняет подавленное настроение и улучшает работу сердца. Регулярное употребление фрукта способствует повышению работоспособности, внимания. Из-за своих вкусовых качеств нашел применение и в кулинарии, это любимый фрукт большинства детей. А употребления 1 банана в день снабжает организм калием (50% от суточной нормы) и при подагре устраняет боль и отечность. Полезен и в период беременности для облегчения общего состояния.
На родине фрукта от боли в суставах прикладывают банановые листья к пораженным местам. В наших странах можно попробовать вырастить это травянистое растение на подоконнике из семян или приобрести в цветочном магазине и тоже использовать этот метод. Можно в качестве компресса приложить к больному участку мякоть фрукта. Это поможет снять отеки и болевые симптомы. А вот злоупотреблять самым фруктом внутрь не стоит, так как это вызывает тяжесть в желудке и закупорку печени.
При подагре рекомендуется употреблять по 1 банану каждый день. Лучше комбинировать с приемами других фруктов, как яблоко, лимоны, киви и другие. Можно есть с творогом, добавлять в домашний йогурт или кефир. При этом важно не добавлять сахар. Такая комбинация усилит вывод уратов. А также важно соблюдать питьевой режим. Но не стоит сразу после приема фрукта запивать, потому как это усилит процесс брожения в организме (скопление газов, урчание в животе). Поэтому за день рекомендуется выпить не меньше 2-х литров чистой воды, это поможет вывести мочевую кислоту. Полезно употребление и травяных отваров, фруктовых компотов и соков.
источник
Можно ли есть бананы при подагре? На этот вопрос, которым часто задаются больные, специалисты уверенно отвечают, что данный фрукт считается одним из самых полезных продуктов при таком заболевании. Почему же стоит включить бананы в лечебное меню и как их следует употреблять?
Подагра — заболевание системы обмена веществ, которое характеризуется отложением в суставах уратов, то есть мочевой кислоты. В пораженных участках возникает сильный воспалительный процесс, сопровождающийся ощутимыми болезненными приступами. На сегодняшний день не существует лекарств, которые могли бы навсегда избавить от этого заболевания, поэтому терапия направлена на:
- устранение обострений;
- уменьшение воспаления;
- снижение болевых ощущений.
Для этого применяют определенные медикаментозные препараты, однако для достижения наилучшего эффекта лечение должно обязательно поддерживаться специальной диетой.
Лечебное питание при подагре подразумевает отказ от употребляемых ранее продуктов, богатых пуринами, так как они провоцируют кристаллизацию мочевой кислоты в суставных тканях, и одновременное включение в рацион пищи, разрушающей ураты и ускоряющей процесс выведения мочевины из организма.
Бананы рекомендуется кушать при недуге из-за высокого содержания в них калия. Этот элемент эффективно разжижает уратные скопления в суставах, благодаря чему улучшается состояние суставов и общее самочувствие больного. Снятию обострения во многом способствует и аскорбиновая кислота, присутствующая в продукте в не менее большом количестве, чем калий.
Врачи советуют: ешьте хотя бы 1 банан ежедневно, сочетая его с другими полезными при подагре фруктами:
Хороший эффект приносят бананы, которые употребляются вместе с натуральным несладким йогуртом или кефиром, так как кисломолочные продукты тоже способствуют удалению уратов из организма.
Важно не только включить в рацион пищу, разрушающую уратные отложение в суставах, но и соблюдать при этом особый питьевой режим.
В сутки необходимо пить не менее 2 л жидкости — лучше всего, если это будет чистая вода. Это поможет быстрее вывести остатки мочевой кислоты из крови. При подагре можно также сочетать бананы с употреблением фруктовых соков, компотов, травяных отваров и чаев.
Задумываясь о том, можно или нет есть бананы при подагре, больной данным недугом может не сомневаться в пользе и безопасности этого продукта для своего организма. Обязательное включение сладкого фрукта в лечебное меню позволит уменьшить проявление симптомов, улучшить самочувствие и приблизить выздоровление.
источник
В связи с плохой экологической ситуацией и постоянными стрессовыми ситуациями каждый человек должен внимательнее относится к своему здоровью, особенно это касается случаев наличия тех или иных заболеваний. Употребление продуктов, запрещенных при болезнях, не только ухудшает самочувствие, но и чревато тем, что появятся более тяжелые последствия заболевания. Какие продукты можно и нельзя при подагре? Это мы и обсудим в статье.
Прежде чем узнать, какие продукты нельзя употреблять при подагре, следует рассмотреть, что это за недуг. Чаще всего данным заболеваниям подвержены мужчины и женщины после сорока лет, хотя ранее считалось, что подагрой болеют исключительно мужчины. Это одна из разновидностей болезней суставов, причиной развития которой является злоупотребление продуктами с высоким содержанием пуринов. Именно из-за их употребления откладываются соли в суставах. Болезненные ощущения, имеющие форму длительных приступов, могут поражать суставы и верхних, и нижних конечностей. Симптоматика крайне неприятная – отечность, деформация суставов, воспалительные процессы, острые боли.
Чтобы облегчить симптомы подагры, крайне важно соблюдать лечебную диету, которая состоит в ограничении и запрете определенных видов продуктов. От того, правильно питается больной или нарушает режим питания, зависит периодичность приступов подагры и продолжительность ремиссии.
При назначении лекарственных препаратов лечащий врач в обязательном порядке назначает пациенту лечебную диету – стол №6, одним из важных моментов которой являются правила приема пищи. Какие разрешенные и запрещенные продукты при подагре? Они перечислены ниже:
- Рыбные блюда следует ограничивать, их можно есть не чаще 3 раз в неделю. Жареную рыбу есть нельзя, исключительно отварную или приготовленную на пару.
- Супы на мясных бульонах есть нельзя, только овощные или молочные.
- Такие напитки, как чай, какао и кофе исключаются, при этом очень важно пить много воды (не менее 2 литров в сутки), так как она вымывает пурины и впоследствии выводит их из организма. Большее количество жидкости должно быть выпито до окончания первой половины дня. Приветствуется употребление минеральной воды, поскольку содержащаяся в ней щелочь эффективно вымывает мочевую кислоту. Во время обострения заболевания с утра следует пить подогретую теплую воду.
- Допустимое количество соли – не более 5-6 г, но важно перейти на норму – 1-2 г.
- В рационе должно быть достаточно продуктов, богатых витамином В и С. Также желательно купить аптечные витамины и употреблять их по инструкции.
- Полезно проводить разгрузочные дни. Так, можно в течение одного дня пить кефир, молоко или есть овощи. Голодание запрещено, так как из-за отсутствия продуктов увеличивается уровень мочевой кислоты. Достаточно одного разгрузочного дня в неделю.
- Для того чтобы не переедать, важно питаться дробно (5-6 раз в день), поскольку злоупотребление едой может ухудшить симптоматику заболевания.
Нормы потребления продуктов при диете во время заболевания подагрой выглядит следующим образом. Суточная калорийность диеты должна находиться в пределах 2700 – 2800 ккал. Соотношение белков, углеводов и жиров в рационе должно быть следующим:
- Белков в рационе должно быть 80-90 г, при этом 50% из них животного происхождения, 50% — растительного.
- Жиров – 80-90 г, из которых растительные должны составлять не менее 30%.
- Углеводы – 350–400, 80 г – чистые сахара.
Если исключить из рациона продукты, богатые пуринами, сразу же начинает уменьшаться количество приступов боли в суставах, происходит нормализация работы как мочеполовой, так и сосудистой систем. При правильном рационе спадает отечность и устраняются воспалительные процессы.
Какие продукты нельзя есть при подагре? Список следующий:
- Овощи – цветная капуста, редиска, шпинат и щавель.
- Бобовые — чечевица, соя, фасоль, горошек.
- Соусы – жирные мясные, на основе мясного бульона, майонез, соевый соус.
- Фрукты, сухофрукты, ягоды – инжир, финики, малина, клубника.
- Маринованные и соленые огурцы, помидоры и другие овощи, блюда, приготовленные с ними.
- Мясные блюда – консервы, мясо молодых животных, субпродукты, соусы с мясом, студень.
- Рыбные блюда – консервы, икра, соленая селедка, копченая рыба, жареная рыба, ее жирные сорта – сельдь, форель, лосось, семга, сардины.
- Колбасные изделия – колбасы, ветчина, сосиски, другие колбасные деликатесы.
- Животные жиры – говяжий, свиной жир, сало.
- Бульоны – грибной, куриный, мясной, рыбный.
- Холодные закуски – рыбные и мясные копчености, острые закуски.
- Напитки – горячий шоколад, крепкий кофе, какао и алкоголь (все виды).
- Пряности – перец, горчица и хрен.
- Хлебобулочные изделия – торты, пирожные и трубочки с жирным кремом, сливочные пирожные, сдобная выпечка с высоким процентом жирности.
- Арахис.
Но это не весь список продуктов, запрещенных при подагре. Есть еще и такие, потребление которых стоит существенно ограничить.
Употребление рыбы и мяса при подагре следует ограничивать до 1-2 раз в неделю. Рыбу врачи рекомендуют есть вместе с развитыми жабрами и чешуей. Дело в том, что эти рыбные субпродукты, как и человеческие почки, выводят токсины. Если произошел приступ подагры, мясо или рыбу можно есть только спустя 1-2 недели.
Еще какие продукты нельзя кушать при подагре? Следует ограничивать употребление:
- Овощи — болгарский перец, ревень, свекла, спаржа, сельдерей, помидоры (до 3 в день). Картофель также следует ограничить, в небольших количествах его можно есть только в отварном и запеченном виде.
- Фрукты – слива и земляника.
- Грибы.
- Зелень – укроп, петрушка, лук.
- Молочные продукты – жирный творог и некоторые виды жирных сыров (более 50% жирности).
- Яйца – одно в день.
- Сливочное масло.
Какие продукты запрещены при подагре? Сюда также относят бульоны, консервы, полуфабрикаты и субпродукты. Почему? Люди, которые страдают от данного заболевания, часто переживают по тому поводу, что диета № 6, показанная при подагре, исключает бульоны. Это вполне объяснимо, так как на них готовятся вкуснейшие борщи и супы. На самом деле, крайне важно следовать правилам и исключить бульоны, так как пара ложек блюда, особенно с такими специями, как лавровый лист и перец, способны вызвать приступ. Это связано с повышением уровня мочевой кислоты. Лучше всего варить мясо отдельно и употреблять его вместе с овощными бульонами. Важно помнить, что во время варки мяса следует несколько раз слить воду, так как это помогает уменьшить количество пуринов в несколько раз.
Полуфабрикаты из магазина — продукты, запрещенные при подагре и артрите. Они могут содержать массу вредных веществ, которые крайне нежелательны при этих заболеваниях – растительные жиры, субпродукты, свиной или говяжий жир. Кроме того, чтобы не спровоцировать приступ, следует отказаться от фастфуда, так как в данном продукте много жира.
Искусственно выращенные грибы (шампиньоны, вешенки) — продукты, запрещенные при подагре и суставах. Они сильно вредны для здоровья, поскольку выращиваются с применением химикатов. Предпочтение следует отдавать лесным грибам. Чайный гриб считается лекарством при подагре, поскольку он снимает боль во время приступов и улучшает состояние организма. С помощью настоек из него можно уменьшить боль в суставах, рекомендуется как прикладывать салфетку с настойкой к больному месту, так и пить за час до еды.
Финики, виноград, малина также входят в список запрещенных продуктов при подагре. Казалось, малина – полезная ягода, потому ее следует обязательно включить в рацион при заболевании. Однако именно в ней содержится много пуринов (22 мг на 100 г), потому лучше исключить ее. То же самое касается и винограда (8 мг на 100 г), при этом абсолютно неважно, какой это сорт винограда, он полностью запрещен при заболевании. Финики содержат 22 мг пуринов на 100 г, потому среди всех остальных сухофруктов они наиболее вредны при подагре, потому запрещены к употреблению.
Алкогольные напитки не только нельзя при подагре, они могут быть даже опасны. В особенности вредными являются пиво, красные виды вина и коньяк. Дело в том, что алкоголь обезвоживает организм и выводит из него всю воду, из-за чего увеличивается концентрация мочевой кислоты. Все слабоалкогольные напитки содержат высокий уровень пуриновых соединений. Врачи настоятельно рекомендуют отказаться от пива еще и по той причине, что даже безалкогольное варится на дрожжах, а в них много пуринов (761 мг на 100 г). Сам пивной напиток содержит 1810 мг на 100 г, превращаясь в настоящий яд для человека, страдающего от приступов подагры, так как высоким содержанием считается уже 400 мг на 100 г.
Пиво выводит воду, но при этом токсины (шлаки и яды) остаются в почках, как и мочевая кислота. Почкам приходится справляться и с большим количеством пуринов, и с негативным воздействием алкоголя, из-за чего увеличивается почечный тонус. Обмен веществ у больного замедляется, из-за чего и учащаются приступы подагры. Алкоголь строго запрещен во всех его видах (даже слабоалкогольные напитки и шампанское) как в период обострения подагры, так и во время ремиссии, когда болезнь немного отступает.
Бывают такие случаи, когда хочется немного выпить алкоголя или грядет какой-нибудь праздник. Конечно, пить спиртные напитки крайне нежелательно, но если другого выхода нет, можно минимизировать отрицательное влияние алкоголя, выполняя следующие правила:
- В день застолья нужно выпить до 3,5 литра воды, чтобы из организма интенсивнее выводилась мочевая кислота.
- Необходимо принять медикаменты, улучшающие метаболизм и выводящие токсины.
- До приема алкоголя следует выпить какой-нибудь сорбент, к примеру, активированный уголь.
- На голодный желудок пить спиртные напитки не следует, лучше всего плотно поесть перед застольем. Если не получается, следует выпить 12 столовой ложки сливочного масла, оно сдерживает усвоение алкоголя.
- Следует избегать употребления водки или самогона, лучше всего выпить немного виноградного вина.
- Комбинировать разные виды алкоголя крайне нежелательно, водку и вино смешивать нельзя.
- Чтобы минимизировать действие алкоголя на организм, его следует запивать аптечной минеральной водой.
- Жирные мясные и белковые продукты с алкоголем сочетать нельзя. Запомните: норма крепких напитков (коньяк, водка, виски) – 30-60 г в день, вино – до 150 г.
- Следует избегать напитков крепостью более 30-40 градусов.
Мы рассмотрели, какие продукты нельзя есть при подагре. Список довольно внушительный. Но, несмотря на то, что диета подразумевает существенные ограничения, все же список разрешенных продуктов достаточно широк и разнообразен. Также стоит учитывать, что практически все продукты диетические и полезные, потому, имея лишний вес, можно легко от него избавиться. Это имеет важное значение, так как лишние килограммы увеличивают нагрузку на суставы и могут спровоцировать приступ. Однако следует помнить, что стремительная потеря веса (более 2 кг в неделю) чревата негативными последствиями для организма.
В список разрешенных продуктов входят следующие:
- Овощи и зелень – морковь, баклажаны, кабачки, огурцы, капуста белокочанная, тыква, чеснок, кукуруза.
- Фрукты – абрикосы, апельсины, груши, яблоки, сливы.
- Сухофрукты – чернослив.
- Соусы – молочный, сырный, овощной.
- Хлебобулочные изделия – хлеб ржаной, бородинский, пшени
Бананы при подагре – польза от употребления, есть ли противопоказания?
Наряду с медикаментозной терапией страдающим подагрой необходимо придерживаться особого режима питания. Для снижения уровня липидов и мочевой кислоты рекомендуется ограничить употребление рыбы и мяса, а также продуктов, содержащих кофеин. Нормализации удельного объема уратов и жиросодержащих соединений способствует диета, где основную долю составляет белковая пища. Так называемая диета №6 направлена на улучшение пуринового обмена и активизацию механизмов, тормозящих образование в суставах кристаллов уратов.
Вместе с тем большую пользу в лечении подагры оказывают овощи и фрукты, поэтому на один из часто возникающих вопросов «можно ли есть бананы больным подагрой?» вполне может быть дан положительный ответ.
 Банан
БананСвойства бананов
Банан является одной из культур, возделываемых человеком с древнейших времен. Плоды бананового дерева кушают не только в сыром виде, но и варят, жарят или консервируют. Десертные сорта растения богаты углеводными соединениями, аскорбиновой кислотой, а также необходимыми для обмена веществ микроэлементами, среди которых можно назвать следующие:
- фосфор;
- железо;
- кальций;
- калий;
- никотиновую кислоту;
- бета-каротин;
- лизин;
- триптофан;
- метионин.
Благодаря такому разнообразию полезных веществ банан нередко используется как лекарственное растение. При этом целебными свойствами обладают не только плоды, но также листья, цветки и корни. Ими лечат, в основном, заболевания пищеварительной системы и кожные поражения.
 Свойства банана
Свойства бананаНасыщенность самих плодов витаминами и минеральными веществами, безусловно, способствует общему укреплению организма. Благодаря витамину С клеточная ткань получает крепкую структуру внешних оболочек, а значит, и надежную защиту от свободных радикалов. Группа витаминов В благотворно влияет на процессы пищеварения, восстанавливая нормальную работу желудка и кишечника и повышая усвояемость углеводов. Волокнистая структура банана делает его употребление вполне приемлемым даже для пациентов с хроническими заболеваниями ЖКТ.
Содержащийся в бананах калий способствует укреплению мышц и сердечно-сосудистой системы. Доля этого элемента в 100 г банановой мякоти составляет 380 мг, что является рекордным показателем для растительных продуктов. Калий важен в процессах водно-солевого обмена, под его воздействием выводится из организма лишняя жидкость, а также избыток солей и прочих отложений.
Полезны ли бананы при подагре?
Как мы выяснили, в состав бананов входят вещества, способные восстанавливать метаболический баланс. Очистительное действие некоторых элементов касается и избыточного накопления мочевой кислоты или моноурата натрия. Употребляя регулярно бананы при подагре, особенно в сочетании с яблоками, киви или цитрусовыми, можно в значительной мере уменьшить боли в ногах и другие проявления болезни. Также хорошим дополнением к этому фрукту послужат молочные продукты: творог, кефир и т. д. Такой набор продуктов в меню ускорит избавление нежелательных солей.
Отдельно следует упомянуть питьевой режим. Для более активного выведения мочевой кислоты больным подагрой советуют каждый день выпивать не менее двух литров жидкости.
Заключение
Подагра — крайне неприятное заболевание. Ее лечение требует неукоснительного соблюдения предписаний врача. С особой серьезностью следует подойти к вопросу питания. Снизив потребление продуктов, насыщенных пуринами, отказавшись от спиртных напитков как прямого фактора развития недуга и сделав упор на свежую и натуральную еду, вы можете заметно продвинуться на пути к оздоровлению организма.















 В его составе комплекс натуральных и синтетических компонентов, которые дополняют и повышают эффективность друг друга. Основное активнодействующее вещество крема – это эласторегулятор, инновационный ингредиент, активизирующий выработку коллагеново-эластиновых клеток.
В его составе комплекс натуральных и синтетических компонентов, которые дополняют и повышают эффективность друг друга. Основное активнодействующее вещество крема – это эласторегулятор, инновационный ингредиент, активизирующий выработку коллагеново-эластиновых клеток. Оно смягчает кожу, помогая ей растягиваться без негативных последствий, способствует коррекции микротравм.
Оно смягчает кожу, помогая ей растягиваться без негативных последствий, способствует коррекции микротравм. Компоненты Бепантола способствуют смягчению и увлажнению кожи, постепенно подготавливая ее к максимальному растяжению, которое наступает перед родами.
Компоненты Бепантола способствуют смягчению и увлажнению кожи, постепенно подготавливая ее к максимальному растяжению, которое наступает перед родами. Заметный результат достигается только при длительном и регулярном применении, в совокупности с другими средствами линии для женщин Mama Comfort.
Заметный результат достигается только при длительном и регулярном применении, в совокупности с другими средствами линии для женщин Mama Comfort. Лазер проникает на большую глубину, выравнивая тон кожи, способствуя восстановлению ее структуры, делая несовершенства менее заметными.
Лазер проникает на большую глубину, выравнивая тон кожи, способствуя восстановлению ее структуры, делая несовершенства менее заметными. Для сохранения достигнутых результатов на максимально долгий срок следует правильно ухаживать за телом, проводить корректирующие процедуры.
Для сохранения достигнутых результатов на максимально долгий срок следует правильно ухаживать за телом, проводить корректирующие процедуры.