Лечение йодом и аспирином косточки на ноге – показания и противопоказания, взаимодействие лекарственных средств, возможные побочные эффекты, аналоги и цены
Лечение косточек на ногах йодом и аспирином, йод и аспирин от шишек на ногах
При обнаружении первых признаков появления косточки на ногах необходимо сразу записаться на прием к врачу-ортопеду. Многие не спешат обращаться за квалифицированной помощью и пытаются устранить проблему самостоятельно с помощью народных методик. В народной медицине борьба с косточкой осуществляется с помощью настойки из одуванчика, кожуры картофеля либо репчатого лука.
Не менее эффективная методика — лечение косточки на ногах йодом и аспирином – демонстрирует неплохой результат. Если использовать средство на регулярной основе, можно избавиться от воспаления и болезненных ощущений в области пораженной кости.
Лечение вальгусной деформации с помощью йода и аспирина

Йод – лекарственный препарат, известный каждому из нас с детства в качестве обеззараживающего средства.
Йодом необходимо смазывать края ран, ссадин и ушибов для того, чтобы предотвратить проникновение болезнетворных организмов в поврежденные ткани.
В медицине также распространена так называемая «йодная сеточка», которая наносится на участки кожи, где делаются многочисленные инъекции, средство способствует рассасыванию шишек.
Йод для лечения косточки на ноге может использоваться, как отдельное средство, можно смешивать его с другими препаратами для усиления эффективности лечения.
Смесь из йода и аспирина — доступное средство, отличающееся эффективностью. Средство помогает снять отек в месте образования косточки и снизить болезненные ощущения, кроме того, постоянное применение позволяет сделать косточку менее заметной.
Компоненты лечебного средства стоят недорого, при этом они практически не оказывают негативного влияния на организм.
Для приготовления смеси необходимо:
- Взять 5 таблеток аспирина и 10 мг спиртового йода;
- Таблетки перетираются в порошкообразное состояние;
- В отдельной емкости смешивается полученный порошок с йодом. Средство необходимо тщательно взболтать до однородной массы.
Самые действенные лечебные травы при остеохондрозе
- Приготовьте теплую ванночку для ног с добавлением морской соли;
- Распарьте ноги;
- При помощи полотенца тщательно протрите болезненную область от воды;
- Смажьте поврежденное место приготовленной смесью. Наносить средство нужно полностью либо рисовать «сеточку»;
- Пораженная область туго заматывается обычным бинтом, затем на ноги надеваются теплые шерстяные носки.
Желательно выполнять процедуру перед сном. Курс лечения – не более 3 дней, после этого делается небольшой перерыв в течение недели, после чего, при необходимости, лечение можно повторить.
Противопоказания к применению йода и аспирина
Так как в состав лечебного средства против косточек на ногах входят безвредные компоненты, лечение практически не имеет противопоказаний. Иногда возможно развитие аллергических реакций. Если вы не знаете, как организм отреагирует на смесь аспирина с йодом, перед началом курса лечения необходимо проверить вероятность возникновения аллергии.
Для этого небольшое количество средства наносится на кожу и оставляется. Если спустя некоторое время на коже возникли покраснения и высыпания, можно приступать к лечению.

Что касается возможных противопоказаний, то к данному пункту можно отнести:
- Индивидуальная непереносимость компонентов препарата;
- Повышение температуры тела;
- Открытые раны в местах появления косточки.
Указанные противопоказания считаются условными, так как препараты применяются наружно, они практически не наносят никакого вреда организму пациента.
Эффективность лечения

Врачи редко положительно отзываются о применении народных методик в лечении того или иного заболевания. Даже в случае с вальгусной деформацией медики остаются непреклонны в том, что избавиться от проблемы можно только с помощью комплексного лечения — с использованием мазей, физиологических процедур и специальных ортопедических приспособлений.

В случае, если заболевание находится на запущенной стадии, пациент может быть направлен на лечение путем хирургического иссечения деформированной кости.
Народные методы лечения врачи советуют применять, как дополнительное средство для усиления эффективности основного лечения.
Отзывы о применении йода и аспирина против косточки на ноге довольно противоречивы. Некоторым пациентам средство помогло полностью избавиться от проблемы, другие, напротив, жалеют о потраченном зря времени из-за отсутствия эффекта.
Применяя средство, помните о том, как аспирин и йод воздействуют на организм по отдельности.
Аспирин снимает жар и воспаление в организме, позволяет эффективно бороться с тромбами. В свою очередь йод – дешевое антисептическое средство, снимающее отеки. Нанесение лекарства на основе йода и аспирина позволяет уменьшить болевые ощущения, снять отечность и воспаление.
Другие средства на основе йода
Для борьбы с косточкой на ноге используются и другие средства на основе йода.
Йод с одуванчиком
Средство лучше готовить летом, собирать одуванчики желательно за городом, в местах, удаленных от автомобильных дорог. Всего необходимо собрать около 100 граммов одуванчиков. Растение помещается в тару, затем цветки полностью пропитываются йодом. Средство необходимо настаивать в течение 5 суток.
 Йод
Йод  Одуванчик
Одуванчик
Перед применением йода с одуванчиком необходимо тщательно помыть ноги в теплой воде. Процедуру желательно повторять ежедневно на протяжении двух недель.
Йод с чесноком
Для приготовления средства берем 5-6 зубчиков чеснока и помещаем их спиртовой раствор йода. Чеснок оставляется в средстве до полного пропитывания. Затем средство наносится на болезненные участки.
Лечение необходимо проводить каждый день на протяжении трех недель, после недельного перерыва лечение можно повторить. Многие не используют лекарство из-за того, что оно имеет специфический запах. Йод
Йод  Чеснок
Чеснок
Помните о том, что за одну ночь избавиться от недуга не получится. Только комплексный подход к решению проблемы и соблюдение всех рекомендаций помогут уменьшить болезненность и отечность.
Источник: https://Sustavi.guru/jod-i-aspirin-ot-kostochek-na-nogah-retsept.html
Лечение косточек (шишек) на ногах йодом и аспирином
Лечение косточек на ногах йодом и аспирином — малозатратный и при этом весьма эффективный метод. Данные средства помогут избавиться от некрасивых и болезненных шишек на начальных стадиях развития патологии. Чем раньше начать лечение, тем выше шансы добиться положительного результата в короткие сроки.

Особенности влияния йода и аспирина на шишки
Йод от косточек на ногах применяется издавна. Лекарство обладает выраженным антисептическим и противовоспалительным действием, оказывает обезболивающий эффект. Видимый результат от применения водного раствора йода заметен не сразу, для достижения положительного эффекта требуется длительное время.
С помощью этого вещества можно убрать неприятные симптомы заболевания — боль и ощущение дискомфорта при ходьбе. Дополнительным преимуществом является то, что со временем косточка заметно уменьшится в размерах.
Однако не стоит ожидать полного избавления от проблемы, особенно если шишка сильно выражена и привела к деформации стопы.
Аспирин является известным жаропонижающим, обезболивающим и антиагрегантным средством. В данное время его не рекомендуют для применения внутрь, однако наружное использование поможет облегчить состояние пациента.

Комбинация этих компонентов — йода и ацетилсалициловой кислоты — способна усилить их действие. Именно поэтому мазь на их основе имеет многочисленные положительные отзывы пациентов, испытавших на себе это средство.
При желании эти вещества можно применять отдельно друг от друга или сочетать с иными компонентами.
Применение йода и аспирина
Лечение йодом и аспирином применяется часто. Известный аптечный «коктейль» на основе йода и ацетилсалициловой кислоты для борьбы с шишками готовится очень легко, для этого понадобится всего 2 компонента — 5 таблеток аспирина и флакон йода (10 мл).

- Тщательно измельчить ацетилсалициловую кислоту.
- Добавить йод и перемешать массу.
Средство должно быстро обесцветиться. Это является своеобразным маркером свежести составляющих и их взаимодействия.
Чтобы народные методы от шишек на ногах быстрее помогли, перед применением коктейля следует хорошо распарить больную конечность.
Это позволит лекарственным веществам проникнуть вглубь эпидермиса и оказать положительное влияние. Коктейль нужно наносить на область косточки и близлежащих тканей не менее 3 раз в день.
Место применения обязательно забинтовать и хорошо укутать. Для этого следует использовать шерстяную ткань, платок или теплые носки.

Лечение косточки на ногах йодом и аспирином — абсолютно безопасный метод. Основное противопоказание к его применению — наличие индивидуальной непереносимости компонентов мази.
Если у вас присутствуют сомнения касательно использования этого средства, нужно сделать пробу на аллергию — нанести смесь на небольшой участок кожи в области предплечья.
Отсутствие покраснения, отека тканей и сыпи свидетельствует о том, что лекарство можно смело использовать.
Кроме того, аптечный коктейль нельзя применять в случае повышения общей температуры тела, а также при наличии ранок в области нанесения мази.
Как вариант, вместо ацетилсалициловой кислоты можно воспользоваться анальгином. Рецепт приготовления и особенности применения аналогичны аспириново — йодному коктейлю.
Если вы проходите медикаментозную терапию косточки на ногах, ваш лечащий врач должен одобрить все народные методы. Это позволит избежать возникновения осложнений.
Йод в комбинации с другими средствами

Помогает ли народное лечение справиться с вальгусной стопой? Своевременное применение рецептов нетрадиционной медицины позволит избавиться от косточки довольно быстро. Предварительно желательно проконсультироваться со специалистом, который назначит соответствующие препараты, в т. ч. и народные методы.
Лечение косточки на ногах проводят с применением следующих рецептов:

- Йод и одуванчик. Сухие цветки залить раствором, настоять в течение 4 дней и процедить. Средство наносить в форме сеточки на шишку перед сном на протяжении 2 недель.
- Йод и мыло. Хорошо распарить ноги, нанести на косточку небольшое количество тертого хозяйственного мыла и сделать легкий массаж. Ополоснуть стопы водой и намазать шишку йодом. Кратность применения составляет 1 раз в день, длительность лечения — 3 — 4 недели.
- Камфара и йод. Поспособствовать хорошему проникновению лекарственных компонентов вглубь эпидермиса поможет предварительное распаривание в горячей воде. Проблемное место нужно смазать камфорой, после чего нанести йод. Длительность лечения — не менее 1 месяца.
- Тертый лимон, йод, толченая ацетилсалициловая кислота. Смешать 1 средний цитрусовый, флакон йода, 2 таблетки аспирина и смазать косточку смесью. Сверху наложить хлопчатобумажную ткань, полиэтиленовый пакет и укутать теплым платком или надеть шерстяной носок. Главное условие успешного применения лекарства — каждый слой аппликации должен на 1-2 см перекрывать предыдущий.
- Медицинская желчь и йод. Используется в виде компресса. После распаривания стопы косточку смазать йодным раствором и сверху нанести желчь. Делать аппликацию желательно на ночь, чтобы лекарство проникло вглубь эпидермиса и подействовало на шишку.
Лечить косточку нужно сразу после ее возникновения. Это значительно повысит шансы на успешное избавление от образования с помощью народных методов. Не стоит пускать все на самотек, ведь со временем шишка только увеличится в размерах и спровоцирует искривление стопы, но не пропадет.
Источник: https://OrtoCure.ru/kosti-i-sustavy/deformatsiya/jod-i-aspirin-ot-kostochek-na-nogah-retsept-otzyvy.html
Йод и аспирин от косточек на ногах – рецепты и правила лечения

Косточки на больших пальцах ног доставляют физические и эстетические неудобства своим обладательницам, ведь чаще всего патологией страдают именно женщины. Заболевание прогрессирует поэтапно и на начальной стадии уместны консервативные приёмы лечения. Один из доступных и действенных вариантов — использование йода и «Аспирина» от косточек на ногах в домашних условиях.
Перед началом лечения рекомендуется посетить врача и установить причину патологии. Консультация и сдача нужных анализов необходимы, чтобы метод не оказался бесполезным.
Причины и признаки заболевания
Медицинское название косточек на ногах – вальгусная деформация большого пальца стопы. Возникновению патологии способствуют изменения в строении ступни, которые часто незаметны до тех пор, пока не появится косметический изъян.

Причинами образования косточки на пальце ортопеды и ревматологи называют:
- Плоскостопие передней части стопы и ненормальное направление большого пальца;
- Деформирование заднего отдела стопы;
- Расхождение костей, находящихся между фалангами пальцев на ноге;
- Повреждение пяточного сухожилия;
- Сверхнагрузка на стопы из-за занятий спортом;
- Дегенеративное поражение хрящевой и костной ткани;
- Парез (паралич) ступни;
- Наследственные особенности строения стопы;
- Лишний вес;
- Ношение неудобной обуви и неправильный подбор размера;
- Травмы.
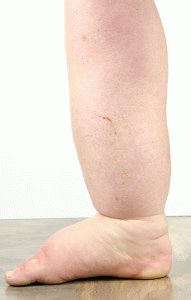
Первым и основным признаком вальгусной деформации выступает отклонение большого пальца внутрь. Это главное отличие патологии от подагры и иных суставных заболеваний. На следующей стадии на фаланге образуется шишка и появляется боль во время ношения обуви, а затем и в период отдыха. Вокруг повреждённого сустава возникает покраснение, отёчность и развивается воспаление.
При любом изменении сустава на большом пальце требуется обследование у врача-ортопеда. Если игнорировать симптомы, патология приведёт к изменениям в походке, болям, а в запущенных случаях к гнойному воспалению.
Действие йода и Аспирина
Современные люди часто игнорируют симптомы болезней, не обращаются к врачам и пробуют вылечиться дома народными методами. Не всегда такие рецепты оправданны и эффективны. Но лечение косточек на ногах йодом и «Аспирином» поможет справиться с трудностью, если заболевание было замечено на начальной фазе.
Йод оказывает антисептическое и противовоспалительное воздействие. При суставных болезнях препарат помогает в борьбе с воспалениями и выступает как отвлекающее средство. Йод имеет выраженное обезболивающее действие даже при отдельном использовании. Регулярное применение антисептика снимет ломоту и минимизирует вероятность развития патологии.
Ацетилсалициловая кислота («Аспирин») относится к группе нестероидных противовоспалительных средств и обладает антиагрегантным действием (препятствует тромбообразованию).
Чтобы избавиться от шишек на ногах, лекарство используют для наружного применения и принимают перорально.
«Аспирин» способствует улучшению кровообращения в тканях около повреждённого сустава, избавляет от воспаления и боли, уменьшает отложения солей мочевой кислоты и защищает стенки сосудов.
Комплексное применение йода и «Аспирина» помогает добиться высокой результативности в лечении косточек на ногах за счёт совместного усиленного влияния медикаментов.

«Аптечный коктейль»
Для лечения шишек на ногахприменяется смесь йода и «Аспирина»,которую назвали «аптечный коктейль». Для приготовления средства понадобится 10 мл 5% раствора йода и 5 таблеток «Аспирина».
Рецептс йодом и «Аспирином» от косточек на ногах:
- Таблетки искрошить в порошок;
- Налить пузырёк йода;
- Смешать.
При соединении средств смесь обесцветится, что говорит о правильной реакции препаратов. Мазь получается жидкой и используется для намазывания шишки в области поражённого сустава.
Как правильно применять «аптечный коктейль»:
- Перед процедурой ноги следует ополоснуть тёплой водой и вытереть насухо:
- Некоторые специалисты рекомендуют распаривать конечности в отваре лекарственных трав для улучшения доступа медицинских препаратов;
- Иногда косточки перед началом лечения мажут камфорой, чтобы защитить кожу от возможных повреждений и обеспечить лучшее усвоение лекарств;
- Приготовленную суспензию наносят на шишки и прилегающие ткани до 3 раз в сутки;
- После натирания ноги держат в тепле;
- Через 3 дня процедуры прекращают на 2 недели;
- После перерыва лечение проводят снова до улучшения состояния.
«Коктейль» йод плюс «Аспирин» разрешается применять в виде компресса для лечения шишки на ноге. Повязку смачивают приготовленным раствором, размещают на больном суставе, закрепляют бинтом. Примочку рекомендуется оставлять на ночь и держать ноги в тепле.
Аптечный коктейль и лимон
Рецепт содержит дополнительный ингредиент — лимон. Для смеси берут 2 таблетки «Аспирина», бутылёк йода и сок лимона. Компоненты соединяют и размешивают до образования однородной смеси. Полученной суспензией смазывают шишку на ноге, накрывают пакетом, утепляют и оставляют на ночь. Лечебные сеансы повторяют в течение 3-х дней и делают недельный перерыв.
Йод и Анальгин
«Анальгин» относится к группе НПВС и обладает анальгезирующим и слабовыраженным противовоспалительным действием. Препарат подходит для приготовления обезболивающего средства при вальгусе большого пальца стопы.
Рецептлечебной смеси из «Анальгина» и йода от косточек на ногах:
- Получить порошок из 2-х таблеток;
- Добавить пузырёк антисептика;
- Размешать до образования кашицы.
Суспензию наносят на шишку бинтом или ваточкой и утепляют сустав. Средство способствует уменьшению солевых отложений, купирует боль и уменьшает воспаление и отёчность тканей рядом с больным местом. Примочки делают раз в неделю в течение месяца.
Альтернативные рецепты с йодом и «Анальгином» от косточки на ногах:
- Соединить 6 таблеток «Анальгина» с 50 мл йода. Суспензией разрешается мазать шишки 5 раз в день для купирования болевого синдрома.
- Смешать 1 блистер «Анальгина», 10 мл йода и влить одинаковое количество настойки золотого уса. Смесь применяют до 5 раз в сутки. Ноги рекомендуется держать в тепле.
- Взять по 2 таблетки «Аспирина» и «Анальгина» и соединить с бутыльком йода. Эликсир подойдёт для натирания больного сустава или компрессов.
Для уменьшения косточек на ногах требуется длительный курс лечения методами народной медицины.
Ограничения к лечению
Йод с «Аспирином» от косточек на ногах — максимально безопасный метод лечения. Главным противопоказанием является непереносимость компонентов. Перед процедурами рекомендуется пройти несложный тест на аллергию: готовый раствор нанести на кожу и подождать пару минут. Если на тканях отсутствуют симптомы дерматита (отёчность, сыпь, покраснение, жжение), значит средство можно использовать.
«Аспириново-йодный коктейль» противопоказан при температуре. Переизбыток йода в организме может стать причиной дисфункции щитовидной железы и гормональных сбоев. Метод не подходит для пациентов с заболеваниями эндокринной системы.
Однозначное противопоказание к лечению йодом — наличие трофических и диабетических язв на коже в области сустава. С осторожностью следует применять антисептик при сухой коже.
Препараты йода могут вызвать побочное явление, которое называют йодизм. Явление сопровождается слезотечением, выделениями из носа, на коже выступает крапивница и наблюдаются нарушения функций ЖКТ. Существует риск развития отёка Квинке.

Рецепты с йодом
Кроме рецептов с «Аспирином» и «Анальгином» существует несколько вариантов лечения косточек на ногах йодом:
- Больную ногу распаривают в отваре лекарственных трав, обладающих противовоспалительным действием — корень пиона, малина, смородина, корень солодки, багульник. В сустав втирают камфору и сверху рисуют йодовую сетку. Лечение повторяют дважды в день до появления результата.
- Шишку обрабатывают йодом и наносят медицинскую желчь. Ногу нужно обернуть пакетом, утеплить и оставить компресс на ночь.
- Готовят настойку из одуванчиков: 200 г цветов заливают 1/2 стакана кипятка, добавляют 20 капель йода. Настой оставляют на 4 дня, а затем втирают его в косточку. Натирания повторяют ежедневно в течение 2 недель.
- Измельчают брусок хозяйственного мыла, ноги распаривают. На конечности накладывают мыло и массируют поражённые места. Затем ступни ополаскивают и смазывают шишки йодом. Процедуру выполняют ежедневно в течение месяца.
- Картофельную кожуру или сырые тыквенные семечки растирают с йодом до образования однородной кашицы. Смесь прикладывают на 20 минут 3 раза в день. Лечение даёт результаты в самом начале заболевания. В мазь можно добавить косметическую глину и лекарственные травы (корни одуванчика и лопуха, листья черешковой марены).
- Положительное действие на поражённый сустав оказывает соединение йода и прополиса. Понадобится 20 гр пчелиного продукта и 15 капель антисептика. Хорошо, если есть возможность добавить несколько грамм мумиё. Мазь наносят на косточки на 4 часа, ноги во время лечения держат в тепле. После окончания процедуры кожу смазывают растительным нерафинированным маслом.
- Данный вариант довольно трудоёмкий, но эффективный. Понадобится плёнка с 20 варёных яиц, которая находится под скорлупой. Продукт нужно высушить и растереть в порошок, добавить 25 капель антисептика и 15 гр хвойного скипидара. Смесь подогревают на водяной бане, постоянно помешивая. Ваточку с мазью прикладывают на шишки на пару часов, желательно 2 раза в день. Лечение продолжают 2 недели. Средство купирует болевой синдром, но на месте применения может появиться ожог. При повреждениях кожи процедуры прекращают.

Средства народной медицины не гарантируют полное излечение и избавление от патологии. Для максимального эффекта такие методы предлагается сочетать с традиционной терапией против вальгусной деформации большого пальца стопы
Меры профилактики
Когда человек сталкивается с такой проблемой, как шишки на ногах, его волнует вопрос, можно ли что-то сделать, чтобы косточки не росли. Людям с патологией рекомендуется соблюдать несколько простых инструкций:
- Выбирать обувь по размеру и удобству;
- Женщинам разрешается носить каблуки не выше 6 см;
- Контролировать вес;
- Делать массаж ног в домашних условиях;
- Систематически парить ступни в отваре лекарственных трав;
- Врач может посоветовать некоторые упражнения для самостоятельного выполнения;
- Для восстановления сустава следует пользоваться ортопедическими приспособлениями (расширители, шины, валики, стельки).
Своевременная реакция на появление косточек на ногах поможет избежать хирургического вмешательства!
Вывод
При подозрении на вальгус большого пальца хорошо, если человек посетит ортопеда. Врач проведёт ряд обследований, выявит причину заболевания и подберёт адекватную терапию.
«Аспирин» с йодом от шишек на ногах хорошо использовать при первых симптомах заболевания. Если доктор посчитает возможным, применение «аптечного коктейля» совмещают с медикаментами и физиопроцедурами.
Источник: https://valgus.guru/narodnye-metody/jod-i-aspirin-ot-kostochek-na-nogah-recept.html
Лечение косточек на ногах йодом и аспирином

Каждый пятый человек земного шара страдает от косточек на ногах. В медицине такое явление носит название подагра. Шишки развиваются медленно. На поздней стадии медикаментозное лечение, к сожалению, не поможет. Заболевание носит наследственных характер, и требует определенной терапии. Лечение косточек на ногах йодом и Аспирином одно из лучших народных средств.
В чем польза этого метода лечения?
Можно ли мазать шишки данным методом? Аспирин в отличие от Анальгина не обладает таким обезболивающим действием, но он быстро понижает температуру тела. Смешивая эти таблетки с водно-спиртовым раствором, на выходе получается чудо-средство, способное предотвратить и убрать косточки на ногах.
Помогает ли йод? Регулярное применение этого средства улучшает кровообращение. Лечение снимает воспаление, и уничтожает бактерии. Данное средство люди употребляют на протяжении многих десятилетий. Лекарство обладает обезболивающим действием.
Для избавления от шишки врачи рекомендуют использовать 5% водно-спиртовой раствор. Желающим вылечить растущую косточку быстро необходимо набраться терпения. Уже через несколько дней использования одного из нижеприведенных рецептов, заметно спадет отек, пройдет боль и воспаление.
Важно! Применение этих медикаментов на поздних стадия развития косточки возможно в качестве профилактики.
Небольшую шишку на ноге можно убрать с помощью данного метода, больших размеров косточку этот способ лечения только обезболит. В совокупности с аспирином он способствует прогреванию солевых отложений и их уменьшению.

Аптечный коктейль: способ его приготовления
В народе применение йода с Аспирином называют аптечным коктейлем. Лекарство бесспорно поможет страдающим от косточки на ноге. Правильный рецепт аптечного коктейля:
- Возьмите 5 таблеток Аспирина, и измельчите в порошок. Медикаментозное средство продается в каждой аптеке.
- В полученные порошок добавьте 10 мг 5% водно-спиртового раствора. Отмерять необходимое количество не нужно. Одна бутылочка содержит 10 мл.
- Когда йод попадает на порошок, происходит реакция обесцвечивания. Это означает что купленные аптечные средства хорошие и их срок годности не истек.
Читайте еще: Что делать, если болит косточка на ноге около большого пальца
Смесь должна получиться жидкой, если она густая, значит, средство приготовлено неправильно. Полученную кашицу тщательно перемешивают, наносят на образовавшуюся шишку и зону вокруг нее.
Внимание! Перед каждым нанесением средства, необходимо мыть ногу антибактериальным мылом, и протирать больное место насухо.
Используют лекарство для лучшей эффективности трижды в сутки. Лечение длится три дня. Затем рекомендуют сделать перерыв, составляющий 14 дней и снова провести трехдневный курс терапии с аспирином. Таким образом, продолжают проводить лечение с перерывом в 2 недели, пока косточка не начнет уменьшаться.
Второй способ применения аптечного коктейля
Перед применением рецепта рекомендуют распаривать ноги в теплой воде с использованием морской соли или травы, снимающей воспаление (ромашки, девясил, череда). Далее смазывают косточку на ноге камфорным маслом, затем накладывают смесь из йода и аспирина или делают сеточку из полученной массы.
Когда лекарство высохнет, надевают теплые носочки. Мазать необходимо 14 дней подряд, средство используют на ночь. Перерыв между курсами терапии — 1 неделя.
Облегчение наступит после 3–4 раз применения лекарства. Процедуру продолжают проводить до полного исчезновения болей или шишки.
Важно! Перед каждым применением лекарства, средство необходимо хорошо взбалтывать.

Лечение шишки Анальгином
Отличный народный рецепт — йод и Анальгин от косточки. Рецепт приготовления обезболивающего лекарства:
- Растолките 2 таблетки Анальгина в порошок.
- Купите в аптеке маленькую бутылочку йода. Лучше брать 3% медицинский раствор, поскольку 5% может жечь кожу. Смешайте измельченные с таблетками до получения густой кашицы.
Применение: средство наносят на выступающую косточку, прикрывают ватным диском, заматывают ногу теплым шарфом или надевают шерстяной носок. Желательно сверху покрыть пленкой. Лечение йодом и Анальгином прогревает солевые отложения до самой кости большого пальца.
Такую процедуру проводят 1 раз в неделю. Компрессы накладывают 4–5 раз. То есть курс лечения составляет 5 недель. Судя по отзывам после использования этого рецепта, пациенты начинают ходить спокойно без проявления боли после использования нескольких компрессов.
Читайте еще: Как применять медицинскую желчь для лечения косточек на ногах
Второй способ
Этот метод использование медикаментов позволит избавиться от болевых ощущений уже в первый день нанесения лекарства на косточку. Возьмите 6 таблеток Анальгина, растерев в порошок, размешайте их в 50 мл йода.
Данным лекарством обрабатывают косточки на ногах 5 раз в день. Можно проводить процедуру чаще. Болевые ощущения после применения этого средства проходит практически моментально.

Использования против шишек на ногах
Сильно воспаленные, красные и болезненные шишки помогает вылечить йод, Анальгин и настойка золотого уса. Как приготовить лекарство?
- Десять таблеток Анальгина измельчают в порошок, смешивают с 10 мл йода.
- Можно всыпать растолченные таблетки в пузырек с йодом, чтобы лучше перемешать.
- В аптеке купите настойку золотого уса и смешайте с полученной смесью в пропорциях 1:1.
Курс лечения очень длительный. Лекарство применяют ежедневно по 2–5 раз в день. Хорошо втирайте средство в косточки, сверху надевайте теплые носки.
Также можно отдельно использовать только йод. Рекомендуется делать сеточку. Косточку на ноге мазать полностью нельзя, таким образом можно получить сильнейший ожог.
Перед нанесением средства во избежания ожога, смажьте кожу камфорным маслом. Поверх можно наложить медицинскую желчь, сверху покрыть целлофаном и обернуть ногу теплым шарфом. Процедура проводится перед сном.
Утром лекарство смывают теплой водой и смазывают увлажняющим кремом.
Источник: https://systavu.ru/kostochka-na-noge/lechenie-jodom-i-aspirinom.html
Эффективность йода и Аспирина от косточки на ноге ⚕️
Источник: https://ValgusNogi.ru/jod-s-aspirinom-ot-kostochek-na-nogah.html
Лечение косточек на ногах йодом и аспирином: помогает ли от шишки на ноге, мазать косточку
Медицинская наука дает более точное обозначение косточке на ноге — это вальгусная деформация первого пальца стопы в плюснефаланговом суставе. Наряду с косметическим дефектом частой причиной обращения к ортопеду становятся боль и трудности передвижения.
Преследуя цель снизить болевую чувствительность и предотвратить прогрессирование изменений, пациентам на ранних стадиях рекомендована консервативная симптоматическая терапия. Благотворное действие на отклоняющуюся снаружи кость оказывает лечение косточек на ногах йодом и «Аспирином».
Как действуют йод и «Аспирин» на шишку
Йод в комбинации с ацетилсалициловой кислотой оказывает разностороннее действие на патологический процесс, нормализует клиническую картину, позволяет достичь стойкого терапевтического эффекта, продлить период ремиссии.
 Каждый компонент характеризуется уникальным фармакологическим воздействием.
Каждый компонент характеризуется уникальным фармакологическим воздействием.
Раствор йода известен в альтернативной медицине как мощный антисептик.
Кроме того, он обладает противовоспалительной, отвлекающей, противомикробной активностью.
Абсорбируясь через кожные покровы в нижележащие слои ткани и кровь, оказывает местнораздражающее действие, активизирует кровообращение, снимает отечность и воспаление.
Йод принимает участие в синтезе основного гормона щитовидной железы — тироксина, оказывает благоприятное воздействие на липидный и белковый обмены, усиливает процессы метаболического распада.
Важно! Неразбавленный йод использовать можно только точечно, в противном случае при нанесении на обширные участки тела существует высокий риск химического ожога.
Фармакологическое действие йода дополняет новыми эффектами лекарство, знакомое каждому, — «Аспирин». Всемирная организация здравоохранения включила данный препарат в список важных медикаментов. Эффективность лекарственного средства клинически апробирована, а профиль безопасности и механизм действия досконально изучены.
Эффективность сочетания
Терапевтические свойства «Аспирина» позволяют использовать его для купирования болевого синдрома, торможения воспаления и снижения локальной температуры тела, связанной с деформацией и отклонением наружу первого пальца стопы.
В состав таблеток входит ацетилсалициловая кислота. Она относится к группе нестероидных противовоспалительных средств, механизм действия которых реализуется за счет способности ингибировать биосинтез простагландинов, играющих важную роль в возникновении боли, воспаления и лихорадки. Дополнительно ацетилсалициловая кислота действует как антипиретик, подавляет агрегацию тромбоцитов.
Помогает ли йод от шишек на ногах? Эффективность терапии зависит от многих факторов: реакции организма на проводимые мероприятия, раннего и грамотно подобранного базового лечения, особенностей со стороны пациента. Терапевтический эффект накопительный, средство требует продолжительного использования.
 Люди, которые столкнулись с необходимостью лечить косточки на ногах йодом и «Аспирином», оставляют чаще положительные отзывы об эффективности рецепта.
Люди, которые столкнулись с необходимостью лечить косточки на ногах йодом и «Аспирином», оставляют чаще положительные отзывы об эффективности рецепта.
Несмотря на свою дешевизну, средство хорошо справляется с болью и воспалением, повышает двигательную активность, на ранних стадиях заболевания уменьшает выраженность деформации первого пальца стопы. О побочных действиях сообщается крайне редко.
Отрицательные высказывания связаны с отсутствием результата при выраженных артрозных изменениях и необходимостью длительного использования средства.
Противопоказания
Наружное применение лекарственного средства категорически запрещено при аллергии на йод, ацетилсалициловую кислоту или другие НПВП («Анальгин», «Парацетамол»), а также при состояниях, протекающих с повышенной температурой тела.
Затрудняет использование рецепта нарушение целостности кожных покровов над очаговой зоной поражения: экземы, раны, дерматозы. Средство не должно использоваться при наличии трофических и диабетических язв.
Рецепт приготовления
На основе йодного раствора можно приготовить несколько действенных средств для лечения косточки на ноге:
- Измельчить таблетки «Аспирина» в количестве 6 штук, добавить к порошку 50 мл йода 5%. Если все сделать правильно, йод обесцветится.
- По 4 таблетки «Аспирина» и «Анальгина» растереть в порошок, смешать с 10 мл йода. Оставить для настаивания в темном месте на 24 часа.
При выполнении манипуляций необходимо соблюдать осторожность, не допускать попадания йода на слизистые оболочки глаз, носовой и ротовой полостей.
Как проводить процедуру
 Для усиления лечебного эффекта процедуру лучше выполнять на распаренную, хорошо прогретую кожу.
Для усиления лечебного эффекта процедуру лучше выполнять на распаренную, хорошо прогретую кожу.
Перед тем, как мазать косточку на ноге йодом, советуют предварительно распарить ноги в солевом растворе или приготовить ванночку с добавлением лечебных трав (ромашки, зверобоя, тысячелистника, шалфея), эфирных масел (лимонного, можжевелового, соснового).
Для приготовления ванночек берите теплую воду комфортной температуры и держите в ней ноги до полного остывания (15-20 минут).
Йодный раствор в комбинации с ацетилсалициловой кислотой применяют локально для обработки выступающей косточки, суточная кратность — 2-3 раза.
Процедуру повторяют ежедневно на протяжении 3 дней, после чего нужно прекратить лечение. При необходимости курс можно повторить через 14 дней.
Йод с «Анальгином» и «Аспирином» при деформации в проекции I плюснефалангового сустава используют исключительно наружно по следующей схеме:
- Кашицу тонким слоем нанести на косточку, немного выступая за ее пределы.
- Сверху наложить повязку из х/б ткани.
- Несколькими оборотами бинта компресс плотно зафиксировать к стопе. Сверху надеть носок.
Утром, перед тем. как снять повязку, должно пройти 20-30 минут, после чего остатки смеси нужно смыть водой комнатной температуры. На сухую кожу нанести косметический крем или мазь с противовоспалительным и анальгезирующим эффектом (например, «Диклофенак», «Долгит», «Индометацин»).
Наносить лекарство на проблемное место необходимо раз в 24 часа. Лучше это делать вечером перед сном, а утром снимать компресс. Ограничений длительности применения йода и «Аспирина» нет при условии отсутствия аллергической реакции и побочных эффектов.
Лечение продолжается до нормализации состояния пациента, купирования воспалительных проявлений и болезненных ощущений.
Заключение
Йод с «Аспирином» может давать хороший клинический эффект, особенно на ранних стадиях деформации первого пальца стопы и в сочетании с базовым лечением. Однако недостаточно купировать болевой синдром, необходимо найти причину заболевания и методы, способные воздействовать на причинные факторы. Поэтому при возникновении боли, деформации в проекции I плюснефалангового сустава и нарушениях функций стопы лучше сразу обратиться к ортопеду или травматологу, который определит этиологию и характер патологии, подберет оптимальную тактику лечения.
Косточки на ногах можно лечить йодом, аспирином и другими простыми средствами
Проблема косточек и шишек на ногах, а также их лечение является в настоящее время очень актуальной. Причем актуальна она не только для людей среднего возраста и пожилых, но и для молоденьких девушек. Чрезвычайно важным в этой проблеме является вопрос профилактики и лечения вальгусной деформации.
Что такое косточки и шишки на ногах
Новое время приносит с собой новые болезни. Еще каких-нибудь пятьдесят лет назад онкология, инсульт и инфаркт были единичными случаями, а сейчас смертность от этих заболеваний стоит на первом месте, обогнав дорожно-транспортные аварии и огнестрелы.
Проблемы со спиной, седалищным нервом, заболевания конечностей стали беспокоить людей гораздо чаще. В настоящее время к проблеме ноющих коленей присоединилась становящаяся все более популярной проблема деформации большого пальца на ступнях ног. В народе это заболевание называется «шишкой» или «косточкой». Медицина называет эту патологию вальгусной деформацией.
Такая патология портит эстетический вид ног, создает проблемы при выборе обуви, вызывает сильные болевые ощущения и воспаления при ходьбе, а также в состоянии покоя. Развивается заболевание постепенно и неумолимо. На начальной стадии наблюдается опухоль и покраснение в основании сустава большого пальца. При контакте с тесной обувью ощущается боль. Не следует обольщаться и думать, что это временно и все пройдет само собой. Симптомы будут лишь усугубляться, а заболевание будет прогрессировать.
Лечение вальгусной деформации
Обращаться к доктору следует на ранней стадии болезни. Он установит причину деформации и назначит правильное лечение. Оно будет зависеть от стадии деформации и интенсивности болевых ощущений. Если боль и искривление незначительные, то лечение будет включать в себя специальную гимнастику, противовоспалительные препараты (нестероидные), физиотерапевтические процедуры, специальные ортопедические стельки, которые правильно распределяют нагрузку на стопу и уменьшают боль; ортопедические валики, расширители, шины.
Когда деформация зашла уже довольно далеко, врачи рекомендуют хирургическое вмешательство. Нельзя сказать, что операция является стопроцентной гарантией излечения. Часть пациентов (15%) страдают от снижения подвижности большого пальца нижней конечности, а у части прооперированных наблюдается рецидив – возвращение косточки в прежнее положение.
Перед операцией доктор делает рентгеновские снимки стопы, определяя уровень деформации; внимательно осматривает ногу пациента, решая, какой тип оперативного вмешательства выбрать. Если деформации незначительные, хирург лишь удаляет костные наросты и делает пластику связок и сухожилий вокруг сустава.
При средней деформации после удаления наростов ортопед возвращает кость в правильное положение и делает пластику связок и сухожилий. Когда деформация тяжелая, то хирургу приходится вместе с наростами удалять и часть кости, а затем ставить сустав в правильное положение и фиксировать все металлическими конструкциями. В некоторых особо тяжелых случаях приходится делать протезирование сустава.
Операцию проводят вначале на одной стопе, а спустя полгода, если все нормально – на другой. В послеоперационный период обязательно нужно разрабатывать большой палец.
В легкой стадии заболевания, чтобы снять воспаление и болевые ощущения, можно применять народные средства. К ним относятся: компрессы из глины на сустав, йодная сетка. Красную или голубую глину следует смешать с солью и скипидаром, а, возможно, с водой и яблочным уксусом.
Многие практикуют компресс из настоя крапивы, водочного настоя лаврового листа. Помогает облегчить боли и снять воспаление йодная сетка, йод с соком лимона, а также аспирин с йодом, нанесенные на проблемный сустав.
Хорошие результаты показывают горячие ванночки для ног с отварами трав, которые обладают противовоспалительным действием (малина, солодка, пион, смородина). Также эффективны компрессы с желчью, настоем одуванчика, прополисом.
Народная медицина рекомендует наружное лечение вальгусной деформации сочетать с чисткой организма от ненужных солей. Для этого пьют отвар лаврового листа в течение трех дней, затем делают недельный перерыв, и курс снова повторяют.
Причины возникновения и профилактика шишек на ногах
Основной причиной появления косточек на ногах ортопеды называют неудобную обувь, плоскостопие, а также избыточный вес, наследственность, травмы, слабые мышцы стопы, гормональные нарушения, заболевания суставов, профессиональные (балет, спорт) заболевания, ревматизм.
В качестве мер профилактики вальгусной деформации, специалисты предлагают тщательно выбирать обувь. Она должна быть удобной, а каблук – не выше четырех сантиметров. Следует также контролировать свой вес, не допуская его роста; лечить своевременно гормональные нарушения. Кроме того, нужно стараться делать профилактические лечебные упражнения, которые способствуют укреплению связок стопы. В летнее время очень хорошо ходить босиком по гальке (мелкой).
Проблема вальгусной деформации в основном встречается у представительниц слабого пола. Причем если раньше эта болезнь наблюдалась в основном у пожилых людей, то в настоящее время, она существенно помолодела и встречается даже у юных девочек.
помогает ли от шишки на ноге, мазать косточку
Выпирающая косточка на ноге около большого пальца приносит женщинам немало хлопот. Многие из них воспринимают это как косметический дефект, не позволяющий носить любимую обувь. Однако в дальнейшем патология прогрессирует: появляются боль и повышенная усталость от ходьбы.
Своевременное выявление проблемы помогает справиться с шишкой народными средствами. Рассмотрим один из наиболее популярных способов – лечение выпирающих косточек на ногах йодом и аспирином.
Содержание статьи
Действие йода и аспирина на шишку
Выпирание косточки у большого пальца ноги – ортопедическое заболевание, имеющее название hallux valgus (вальгусная деформация). Чаще всего от него страдают женщины. Несмотря на то, что список причин и болезней, вызывающих деформацию, весьма внушительный, ортопеды считают, что основной провокатор искривления стопы – неудобная обувь.
Важно! Высокие каблуки и узкий носок обуви приводят к искривлению, ослаблению костей и связок стопы, росту косточки.
Аптечный коктейль – так называют йодно-аспириновую смесь, которая по праву считается одним из самых эффективных средств, проверенных множеством женщин. Оба компонента могут применяться отдельно, но в сочетании их действие усиливается.
Йод – антисептик, оказывает выраженное согревающее и противовоспалительное действие. Истонченная кожа на шишке нуждается в защите от инфекции, которую обеспечивает йод. Нанесенная йодная сетка снижает болевые ощущения, уменьшает воспаление тканей. Вещество относят к местнораздражающим и отвлекающим средствам.
Аспирин – противовоспалительный препарат, снимает боль, является антиагрегантом, то есть предотвращает образование тромбов. Формирование шишек на стопе сопровождается сосудистыми изменениями, плохое кровоснабжение ухудшает состояние ног. Аспирин помогает устранить эти симптомы. 

При лечении шишки некоторые люди принимают препарат внутрь, чтобы усилить его эффективность. Однако прием аспирина чреват возникновением побочных эффектов, поэтому необходима предварительная консультация врача.
Соединившись вместе, оба препарата оказывают противовоспалительное действие, снимают отек тканей, уменьшают покраснение, тяжесть и выраженность боли.
Лекарства несложно найти в аптеке, их цена доступна, поэтому при росте косточки многие вспоминают старый и проверенный рецепт.
Помогают ли йод и аспирин от шишек на ногах? Во многом это зависит от раннего начала терапии и регулярности процедур.
Лечение этими препаратами эффективно на начальных стадиях вальгусной деформации. В запущенных случаях с отклонением пальца на 30° и более требуется помощь хирурга-ортопеда. Аптечный коктейль может только незначительно снизить выраженность отека и уменьшить боль.
Противопоказания
Народный метод считается безопасным, существенных противопоказаний и побочных эффектов не имеет. Отметим некоторые ограничения в применении йода и аспирина:
- Поскольку стопу приходится сначала распаривать, не стоит применять коктейль тем, кому противопоказаны тепловые процедуры.
- Раны и язвы в месте нанесения. Особенно строго следят за состоянием кожи при сахарном диабете.
- От процедур отказываются при плохом самочувствии с повышением температуры (временное противопоказание).
- Применение йода противопоказано людям с заболеваниями эндокринной системы и дисфункцией щитовидной железы.
Предварительно приготовленный состав проверяют на аллергические реакции: наносят на небольшой участок кожи и отслеживают состояние.
Избыток йода опасен для организма, он вызывает такое состояние, как йодизм. В период лечения нужно внимательно следить за здоровьем кожи и слизистых.
Приготовление
Для приготовления лечебного коктейля используют два компонента:
- Йод – 10 мл 5% спиртовой настойки.
- Ацетилсалициловая кислота (аспирин) – 5 таблеток.
Таблетки тщательно измельчают, превращают в однородный порошок. Затем вещества соединяют. При этом смесь быстро обесцвечивается, что является нормальным показателем вступления в реакцию.
Справка. Людям с очень сухой кожей или повышенной чувствительностью к йоду лучше взять 3% спиртовой раствор.
Лечебными качествами обладает и смесь йода с анальгином, которую готовят в тех же пропорциях.
Проведение процедуры


Перед началом процедуры ноги моют и распаривают в теплой воде, чтобы повысить проницаемость кожного покрова. После этого их вытирают и высушивают. Прежде чем мазать косточку на ноге смесью йода с аспирином, на это место наносят камфорную мазь или масло для защиты от ожога.
Способы применения коктейля:
- Наносят на больные участки и кожу вокруг, укрывают мягкой тканью (утепляют). Схема лечения – три дня по три раза в сутки. Делают двухнедельный перерыв, а затем повторяют курс лечения.
- Йодно-аспириновую смесь наносят на ночь в виде компресса. Надевают носки, укрываются одеялом. Курс – две недели.
При любом методе в течение всего курса в перерывах между процедурами ноги нужно регулярно смазывать увлажняющими кремами (эпидермис пересушен, может появиться шелушение).
Лечение аптечным коктейлем не дает быстрого эффекта. Курс нужно регулярно повторять. Чтобы повысить результативность метода, можно проводить дома дополнительные процедуры, такие как:
- массаж стоп для восстановления подвижности суставов;
- специальная гимнастика;
- ходьба босиком.
Аптечный коктейль эффективен на ранних стадиях деформации. Обычно женщины приступают к лечению при появлении болей или когда становится трудно подобрать обувь из-за размера косточки.


Необходимо посетить ортопеда, если шишка растет быстро и в ногах постоянно чувствуется боль. Он поможет подобрать ортопедические вставки, накладки, валики, чтобы обеспечить правильное положение стопы и остановить искривление.
Во время лечения йодом и аспирином важно носить удобную обувь, чтобы ослабленная стопа не подвергалась нагрузке и не деформировалась еще сильнее.
Читайте также:
Как лечить эпифизеолиз головки бедренной кости.
Как устроена седалищная кость.
Что такое абсцесс Броди большеберцовой кости и как его лечить?
Заключение
К помощи народных средств многие прибегают в первую очередь. Однако нужно помнить: если облегчение не наступает, визит к врачу откладывать нельзя. Специалисты рекомендуют лечиться комплексно (физиопроцедуры, ортопедические приспособления, народные методы). В этом случае результативность лечения косточек на ногах будет выше.
Вконтакте
Одноклассники


Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
Лечение косточки на ноге йодом и аспирином: рецепты
Да, действительно, смесь йода и Аспирина (ацетилсалициловой кислоты) давно используется в борьбе с косточкой на ноге. Отзывы о таком лечении в основном положительные. Действительно ли это помогает избавиться от выпирающей шишки возле большого пальца ноги и как правильно использовать на практике? Как к нему относится официальная медицина и что говорят квалифицированные ортопеды?
Как аспирин с йодом действуют на косточку?

Йодный спиртовой раствор (3-6 процентный) оказывает антисептическое действие. Его отличие от обычного спирта заключается в способности проникать в глубокие поры кожи. По этой причине после нанесения сетки в течение нескольких дней там остается коричневый не смывающийся след. Он полностью исчезает спустя 1-2 недели, когда будет завершен процесс регенерации внутреннего слоя эпителия.
Помимо противобактериологического эффекта тот ускоряет кровоток, тем самым «согревая» сустав. При этом ускоряется процесс вывода шлаков из суставной сумки (именно они и провоцируют появление косточки при вальгусной деформации), ускоряется метаболизм и усваивание минеральных элементов.
Аспирин оказывает аналогичное действие. Он разжижает кровь, устраняет болевой синдром, убирает воспалительный процесс. Вальгусную болезнь вылечить им невозможно, но для комплексного лечения — это идеальный выбор. Ацетилсалициловая кислота используется не только как антисептик, но и жаропонижающее средство, что будет полезно при выдавливании хряща у фаланги, обусловленного инфекционным поражением сустава. Из-за этого преимущественно растет косточка у мужчин после 35 лет. У женщин деформация обусловлена дисфункцией эндокринной системы и гормональным сбоем.
Использование смеси для лечения

Аспирин перед использованием нужно растолочь в однородный порошок при помощи ступы. Потребуется 8 таблеток. Туда же добавляется 1 чайная ложка раствора 3-процентного медицинского йода, после чего все тщательно перемешивается и продавливается несколько раз через марлю. В конечном итоге получится однородная кашица, которую следует хранить в стеклянной таре в холодильнике при температуре +5 градусов. Емкость обязательно закрывается крышкой, чтобы лекарство не высыхало. Если через несколько дней смесь станет более вязкой — в неё добавляется несколько капель касторового или облепихового масла до получения консистенции густой сметаны.
Компресс на основе Ацетилсалициловой кислоты прикладывается к косточке 2 раза в день по 1,5 часа. Сверху это закрывается обычным «дышащим» пластырем. Первые несколько раз будут болезненными. Через 10-15 минут после накладывания компресса возникает дискомфорт, жжение, сильный зуд. Следует терпеть — в этот момент отслаивается ороговелый слой эпителия, раствор проникает в область капилляров, которыми изнизана воспаленная часть кожи. У женщин реакция будет сильнее, так как у них кожа тоньше и более уязвима к химическим раздражителям. На 3-4 раз накладывания повязки дискомфорт будет менее заметным, а оттек значительно снизится.
Важно!
У некоторых пациентов Аспирин может вызывать аллергическую внешнюю реакцию. Если появится сыпь или кожа покроется багровой корочкой — лучше прекратить применение лекарства и проконсультироваться с лечащим врачом. Альтернативный вариант — снизить концентрацию кислоты, разбавив мазь прополисом или мумие (продаются в аптеках и лавках, где реализуются эфирные масла, ароматические лампы).“Врачи скрывают правду!”
Даже “запущенную” косточку можно вылечить дома. Просто не забывайте один раз в день…
>
Иные рецепты для устранения вальгусной деформации

На основе Аспирина и йода можно приготовить и другие мази, что также помогают при лечении вальгусной деформации. Целители рекомендуют добавлять кашицу из алоэ и золотого уса. В их состав входят сочетания витаминов и минеральных элементов, что питают суставную и хрящевую часть фаланги большого пальца. Это ускоряет метаболизм, вывод шлаков, стимулирует синтез жидкости, которой омывается сам сустав.
Если традиционная смесь кислоты со спиртовой настойкой вызывает сильное раздражение, можно разбавить мазь соком каланхоэ, кашицей из корня лопуха или соком чистотела. Целители рекомендуют использовать сок молочая, но врачи категорически против — в нем содержатся ядовитые соединения на основе гидратов кальция. В незначительных количествах они вызывают сильное раздражение и повреждение капиллярной сетки.
Ещё для лечения используют «аптечный коктейль» на основе Аспирина, йода, Бифидум-бактерина, толченого Анальгина. Ингредиенты смешивают в равной пропорции (настойки — до 10 миллилитров) и наносят на болезненное место кисточкой с жестким ворсом. Мазь не только обезболивает, но и снимает воспаление, ускоряет кровоток. Анальгин можно заменить на другое обезболивающее, если врач не запрещает его использовать. Консультация с ним перед началом лечения — обязательная.
При появлении гнойной корочки на косточке рекомендуется в «коктейль» добавить березовый деготь. Вместо него допускается применять струженное дегтярное мыло, растопленное на водяной бане и смешанное с касторовым маслом и прополисом. Пропорция подбирается индивидуально. Задача — получить мазь, напоминающую по консистенции густой крем. Запах дегтя не приятный, но его можно убрать при помощи нескольких капель эфирного масла (цитрус или эвкалипт).
Компресс с таким составом наносят на ночь. Спустя 3 дня делается перерыв на сутки, затем — повторяется. Воспаление проходит через неделю, косточка уменьшается через 2-3 недели. Полностью она не исчезнет, но отек пройдет, из-за чего её объем существенно уменьшится. После этого можно использовать фиксатор и посещать кабинет физпроцедур.
Мнение квалифицированных врачей
Врачи утверждают, что смесь йода с Ацетилсалициловой кислотой действительно помогут устранить вальгусную деформацию. Речи о полном исцелении не идет, но воспаление и оттек, из-за которых и ощущаются болезненные ощущения — пройдут. Это достигается за счет комплексного применения жаропонижающего и антисептика. Но подойдет такое лечение не всем. Если рост косточки или нароста спровоцирован инфекцией, то эффект будет незначительным. Добавление антибиотика не устранит недостаток.
Обратите внимание!
Не следует воспринимать предложенное лекарство в качестве идеального для борьбы с костными деформациями. Это хорошее дополнение к назначенной терапии, но врачебный контроль — обязательный. Вероятность, что компресс поможет, высокая, но если улучшения не наступает даже спустя несколько недель активного лечения — следует от него отказаться и воспользоваться официальной медициной. К сожалению, врачи предлагают только ношение специальных фиксаторов и хирургическое удаление костного нароста. Это радикальные методы, которые назначаются исключительно если шишка мешает нормально передвигаться.Итого, разного рода компрессы помогут только на ранней стадии заболевания. Если вальгусная деформация находится в хронической стадии, то следует ориентироваться только на хирургическую помощь. Откладывать посещение больницы — не лучший вариант.
Йод и Аспирин – лечение косточек на ногах
Избавиться от косточки на ногах мечтает 1/5 населения земного шара. Эта весьма распространенная патология начинает беспокоить человека уже по достижении 20-30 лет. В большей мере образованию косточек подвержены женщины. В медицинской практике такая патология носит название подагры. Лечение косточек на ногах йодом и Аспирином получило огромное распространение благодаря доступной цене и высокой эффективности. Вышеуказанная смесь носит название аптечного коктейля.

Прежде чем приниматься за самостоятельное решение проблемы стоит посетить специалиста и сдать определенные анализы. Это позволит идентифицировать подагру или выявить наличие вальгусного искривления. В первом случае использование смеси Аспирина с раствором йода будет эффективно, а во-втором просто бесполезно.
Своевременная консультация со специалистом поможет подобрать оптимальный курс лечения недуга, в состав которого войдут противовоспалительные препараты, а также лекарственные средства для улучшения состояния пациента. Совокупность домашних способов исцеления с консервативной методикой позволяет получать стойкую положительную динамику.
Компоненты и их действие
При выявленном воспалении сустава использование состава, который включает в себя раствор йода и Аспирина, оказывает ярко выраженное обезболивающее и противовоспалительное действие. Оно основано на благотворном влиянии каждого компонента на причину развития косточки:
- 5% раствор йода снимает воспаление. Он также оказывает согревающее воздействие на большой сустав;
- Аспирин обезболивает и улучшает микроциркуляцию крови в пораженных тканях.
У пациента отмечается явно выраженное улучшение уже спустя несколько дней после начала применения курса лечения. Йод с Аспирином от косточек на ногах действует комплексно, способствуя ускорению вывода солей из очага поражения. В результате, улучшается подвижность сустава.
Отдельного внимания заслуживает и благотворное влияние ацетилсалициловой кислоты на поврежденные стенки сосудов в очаге поражения. Стенка вен, артерий и капилляров истончается. Использование Аспирина позволяет укрепить ее и надежно защитить от негативного влияния тромбоцитов. В результате у пациента снижается риск образования тромбов и нормализуется кровоснабжение воспаленных участков.
Противопоказания
Курс лечения йодом и Аспирином показан только при отсутствии противопоказаний у пациента. После приготовления смеси следует нанести небольшое количество препарата на внутреннюю поверхность запястья. Если спустя 5-7 минут не появляется раздражение или зуд, то у пациента отсутствует аллергическая реакция на компоненты средства.
Также следует помнить о том, что длительное использование йодного раствора может негативным образом сказаться на состоянии кожных покровов пациента. Особенно это касается людей с сухим типом кожи. Раствор йода подсушивает поверхность очага поражения. Именно поэтому следует использовать лекарственную смесь только по рекомендованным специалистами схемам.
Для пациентов с заболеваниями щитовидной железы показана консультация эндокринолога непосредственно перед тем, как приступить к лечению косточек с использованием йода.
Как приготовить состав
Чтобы состав, в который входят йод с Аспирином от косточек на ногах, был максимально эффективным следует соблюдать определенную последовательность действий. Привлекательная цена и доступность компонентов часто приводит к тому, что пациенты не обращают внимания на сроки годности лекарственных препаратов.

Результатом становится низкая эффективность курса лечения и негативные отзывы о данном способе уменьшения косточек. Важно использовать только препараты с хорошим сроком годности, которые были приобретены в проверенных аптечных сетях.
Для приготовления средства необходимо тщательно измельчить 5 таблеток Аспирина. Сделать это можно в специальной чистой и сухой ступке, либо поместить Аспирин в плотный пакет и аккуратно размять его содержимое при помощи скалки или иного предмета цилиндрической формы.
Затем всыпать полученный порошок во флакон с водно-спиртовым раствором йода. Обратите внимание, что выбирать следует фасовку в 10мл. Если приобретенные лекарственные препараты обладали хорошим сроком годности, то уже через несколько минут отмечается изменение интенсивности окрашивания готовой смеси. Аспирин обесцвечивает раствор йода и это свидетельствует о получении рабочего раствора.
Как применять
Использовать Аспирин с йодом для лечения шишек на ногах необходимо по строго определенной схеме. Специалисты отмечают, что перед проведением процедуры важно тщательно вымыть ноги с антибактериальным мылом. Также хорошие результаты дает распаривание ног в отваре лечебных трав. Выбирать для приготовления отвара следует растения, обладающие противовоспалительными свойствами.

Наносить лечебный состав следует на сухую и чистую кожу. Для нанесения смеси можно использовать ватную палочку или же ватный диск.
Лечение шишек на ногах йодом и Аспирином может осуществляться различными способами:
- Кашицу следует равномерно распределить не только на пораженном участке, но и вокруг него. Процедуру рекомендуется выполнять трижды в сутки на протяжении 3 дней. Затем перерыв 14 суток и вновь повторитьтрехдневный курс. Лечение повторяют до тех пор, пока у пациента не будет отмечена положительная динамика и косточка не начнет уменьшаться;
- Предварительно распаренное место вытирают насухо и наносят тонкий слой камфорного масла. Поверх него накладывают лечебный состав или же делают сетку с его использованием. После полного высыхания рекомендовано надеть теплые носки. Продолжительность курса лечения составляет 14 суток. Перерыв между курсами – 7 дней.
Специалисты рекомендуют не прерывать лечения до тех пор, пока косточка не уменьшится и не пройдет болевой синдром.
Аспирин с йодом от шишек на ногах – это эффективное средство, которое требует определенного времени для достижения положительной динамики. Первое облегчение наступает уже после проведения 3-4 процедур. Важно помнить, что полное исцеление возможно лишь на начальных стадиях заболевания.
Если воспалительный процесс запущен и косточка растет уже довольно давно, то не следует рассчитывать на полное рассасывание шишки. Но и в этом случае увеличение подвижности в сочетании с уменьшением болевых ощущений принесет пациенту существенное облегчение.
Источники:
Видаль: https://www.vidal.ru/drugs/aspirin__1962
ГРЛС: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=712d0942-5c3e-4391-96b3-08f47af0de08&t=
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Применение аспирина с йодом от шишек на ногах: применение и советы
У большинства женщин в мире возникают неприятности с развитием шишек на ногах. Явление широко известно и распространено. В медицине считается заболеванием, носит название вальгусная деформация большого пальца стопы. Нарушение требует лечения.
Чаще причиной развития заболевания становится наследственность. Если косточки проявлялись у матери, дочки и внучки приобретают шанс столкнуться с болезнью.
Мужчины реже сталкиваются с заболеванием, связки на мужских ногах более крепкие и эластичные.
Появляется шишка на ноге из-за изменения положения головки кости большого пальца. Изменение положения головки приводит к отклонению большого пальца на ноге наружу. Вальгусное нарушение стопы приводит к изменению очертания. Людям с заболеванием становится тяжелее подобрать удобную обувь. Женщинам приходится отказаться от элегантных туфель, выбирать мягкие мокасины.


Удобная обувь
Образование косточек на ногах приводит к изменению контура стопы и прочим неприятностям. Вальгусная деформация стопы вызывает у больных хромоту. При ходьбе вес тела неравномерно распределяется, страдают различные суставы нижних конечностей. Позвоночный столб подвергается страданию. У больных с вальгусной стопой возникают неполадки со здоровьем, с ходьбой. Если не проводить мер по лечению заболевания, постепенно больной не сможет ходить.
Известны частые причины, вызывающие развитие вальгуса. Чаще болезнь связана с заболеваниями:
- хронический бурсит;
- деформирующий артроз;
- экзостоз головок плюсневых костей;
- плоскостопие;
- остеопороз.
У женщин любительниц узконосой обуви на высоком каблуке вальгусная деформация стопы встречается больше. Если носить часто неудобную обувь, косточки появятся точно. В указанном случае нагрузка на стопу распределяется неправильно. Даже нерациональное питание приводит к развитию заболевания. Лишний вес показывает тенденцию к деформации стопы, недолго до развития вальгуса.

Лишний вес влияет на деформацию стоп
Шишки на ногах образуются постепенно, не каждый человек немедленно отправится на прием к ортопеду. В первую очередь человек, столкнувшийся с разрастанием на ноге, обращается к народной медицине. Описана масса рецептов, помогающих избавиться от косточек на больших пальцах ног. Допустимо проводить лечение растворами, в составе присутствуют картофель, лук, одуванчик, йод с аспирином. Приготовленными смесями просто нужно мазать пострадавшие участки кожи.
Если начать лечение при первых признаках поражения, нетрадиционная медицина поможет победить неприятность в течение месяца. Популярный целебный порошок – йод с аспирином. При постоянном применении раствора получится избавиться от шишек на ногах, убрать болевые ощущения при воспалительных процессах на коже.
В чем польза средства
Каждый человек в жизни встречался с йодом. Средство используют для обеззараживания ран, ссадин, царапин, ушибов. Часто рисуют йодом на теле, чтобы быстрее прошли уплотнения после уколов. Средство используют для исправления вальгусного изменения кости пальца на ногах. Способ избавления от шишек известен не одно десятилетие. Йод характеризуется антифлогистическими и обезболивающими признаками.

Лечение йодом
Моментального эффекта при лечении вальгуса народными средствами не получится. Если подойти к лечению комплексно, получится уменьшить болевые ощущения и воспаления. Шишки не начнут быстро увеличиваться в размерах. Йодовые смеси используют для профилактических целей на начальном этапе развития заболевания. При небольших размерах шишек лечение йодом поможет избавиться от нарушения окончательно, при переходе заболевания в прогрессирующую форму – позволит снять частично болевые ощущения.
Принцип действия
Йод – лекарственное средство обеззараживающего характера. В медицине аспирин используют при необходимости изменить структуру крови, для снижения болевых ощущений и воспаления. Подобное средство используют при лечении деформации пальца на ноге. Аспирин используют для обезболивания и снижения температуры тела. При приеме аспирина в организме больного вырабатывается тромбоксаны, связывающие молекулы тромбоцитов. Стенки сосудов, которые растянулись и истончились, закупориваются молекулами. Вальгус приводит к изменению суставов, нарушению расположения сосудов, размещённых рядом с пораженными суставами. Стенки становятся истонченными и растянутыми. Лечение шишек на ногах йодом и аспирином – эффективный способ.

Аспирин и йод
Аспирин принимают внутрь и для нанесения на пораженный участок кожи. Если смешать йод и аспирин, получается смесь, намазываемая на шишки. Использование средства при комплексном методе терапии позволяет добиться положительного результата.
Аптечный коктейль
Народное средство, в которое входит йод и аспирин, носит название среди людей «аптечный коктейль». Поможет избавиться от вальгусной деформации пальцев на ногах. Чтобы приготовить смесь, купите ингредиенты:
- водно-спиртовой раствор йода 5%;
- пять таблеток ацетилсалициловой кислоты.
Составляющие смеси приобретаются в аптеке. Чтобы приготовить средство, потребуется аспирин измельчить в порошок. Полученный порошок нужно разбавить йодом в количестве 10 мг. Если произойдет реакция после добавления йода в аспирин и йод обесцветится, значит, составляющие свежие, смесь приготовлена верно.
Готовую смесь намазывют на косточку и на кожу вокруг нее трижды в день. Процедуру проводят по 3 дня через 2 недели. Во время передышки нужно использовать прочие компрессы. Применять средство нужно до уменьшения косточек либо до исчезновения воспалительного процесса.
Важно! Перед каждым нанесением смеси на шишки необходимо ноги тщательно распарить и высушить до полного высыхания. Соблюдение правил гигиены при лечении вальгусной деформации стопы – важный момент.
Известен алтернативный рецепт «аптечного коктейля». Для приготовления смеси потребуется взять 2 таблетки аспирина, смешать с 1 частью 3% йода. В полученную смесь добавить сок 1 лимона. Мазать косточку полученной смесью лучше на ночь. Когда «аптечный коктейль» нанесли на косточку, нужно укрыть полиэтиленом и хорошо укутать. Курс лечения составляет 3 дня, потом перерыв 1 неделя, при необходимости опять повтор.
Возможные противопоказания
Йод и аспирин – средства, безвредные для человека. Подобную смесь применять при косточках на ногах. Если появились сомнения, лучше провести предварительный тест на реакцию кожи на смесь. Небольшое количество средства намазать на кожу, немного подождать. Если сыпь не появилась, кожа не покраснела, самочувствие не ухудшилось – реакции нет. Разрешается использовать смесь: йод плюс аспирин.
Нельзя использовать аптечный коктейль при наличии противопоказаний:
- Ссадины, прочие раны на косточках либо возле них;
- Температура тела превышает нормальный показатель;
- Индивидуальная непереносимость ингредиентов смеси.
Чаще противопоказания считают условными, наружное применение препаратов редко приводило к вреду. При комплексном лечении вальгусной деформации стопы лучше посоветоваться с лечащим врачом.
Эффективность терапии
Врачи часто высказываются о невозможности лечения вальгуса единственно с помощью народной медицины. Избавиться от вальгусной стопы возможно, если проводить комплексное лечение. Подобная терапия включает использование лекарственных препаратов в виде мазей, проведение физиопроцедур и ношение специальных ортопедических приспособлений. Врачи уверяют, что при переходе заболевания в последнюю стадию избежать хирургического вмешательства не получится. Во время операции пациенту иссекается кость, подвергшаяся деформации. Ортопеды советуют пациентам средства, приготовленные по рецептам народной медицины, использовать как дополнительное лечение.
Люди, испробовавшие аптечный коктейль, оставляют противоречивые отзывы. Одна группа людей рассказывает, что средство помогло избавиться от шишки на ноге, часть больных, наоборот, жалеют, что упустили время.
Каждый человек должен понимать и знать – чем раньше начать лечение вальгуса стопы, тем быстрее и эффективнее терапия начнет действовать. Врачи советуют пациентам при первых же признаках обращаться в больницу для подбора вида терапии.











 Если причина заболевания кроется в том, что продуло плечо и шею, скорее всего, пациента отправят к неврологу. Опытный специалист посоветует пациенту на начальном этапе покой, назначит согревающие мази, сухое тепло, противовоспалительные препараты. В дальнейшем можно применять мягкую физиотерапию. При мучительной сильно выраженной боли проводится новокаиновая блокада, при которой делается укол в место локализации с целью снятия отека и спазма мышц.
Если причина заболевания кроется в том, что продуло плечо и шею, скорее всего, пациента отправят к неврологу. Опытный специалист посоветует пациенту на начальном этапе покой, назначит согревающие мази, сухое тепло, противовоспалительные препараты. В дальнейшем можно применять мягкую физиотерапию. При мучительной сильно выраженной боли проводится новокаиновая блокада, при которой делается укол в место локализации с целью снятия отека и спазма мышц.
 При возникновении первых симптомов, лучше всего обратиться к врачу, иначе опоясывающая боль может распространиться на плечи, виски и поясницу. Медицинское лечение длится 5-6 дней и оно довольно интенсивное. Оно вряд ли обойдется только приемом лекарственных обезболивающих препаратов, необходимо использовать альтернативные методы лечения и средства народной медицины.
При возникновении первых симптомов, лучше всего обратиться к врачу, иначе опоясывающая боль может распространиться на плечи, виски и поясницу. Медицинское лечение длится 5-6 дней и оно довольно интенсивное. Оно вряд ли обойдется только приемом лекарственных обезболивающих препаратов, необходимо использовать альтернативные методы лечения и средства народной медицины.



 Скрюченные пальцы на ногах всегда сопровождают более сложное заболевание – изменение формы самой стопы, вызванное развивающимся плоскостопием или другим заболеванием стоп.
Скрюченные пальцы на ногах всегда сопровождают более сложное заболевание – изменение формы самой стопы, вызванное развивающимся плоскостопием или другим заболеванием стоп. Постепенно начинает формироваться привычный подвывих фаланг деформированного пальца, что вызывает развитие остеоартроза. У человека меняется походка и, соответственно, от неправильной ходьбы под головками плюсневых костей разрастаются болезненные натоптыши, а с тыльной стороны пальцев образуются мозоли, причиной которых является непрерывное трение деформированных болезнью пальцев о внутреннюю поверхность тесных ботинок или туфель.
Постепенно начинает формироваться привычный подвывих фаланг деформированного пальца, что вызывает развитие остеоартроза. У человека меняется походка и, соответственно, от неправильной ходьбы под головками плюсневых костей разрастаются болезненные натоптыши, а с тыльной стороны пальцев образуются мозоли, причиной которых является непрерывное трение деформированных болезнью пальцев о внутреннюю поверхность тесных ботинок или туфель.
 И первое, с чего начинают, это комплексное лечение плоскостопия.
И первое, с чего начинают, это комплексное лечение плоскостопия. Радикальное лечение плоскостопия представляет собой процесс глубокой пластики связок и костей. Поперечный свод стопы практически формируется заново. Такое лечение направлено, в первую очередь, на ликвидацию одной из основных причин появления молоткообразных пальцев стопы – плоскостопия.
Радикальное лечение плоскостопия представляет собой процесс глубокой пластики связок и костей. Поперечный свод стопы практически формируется заново. Такое лечение направлено, в первую очередь, на ликвидацию одной из основных причин появления молоткообразных пальцев стопы – плоскостопия. Загрузка…
Загрузка…






 Еще одной причиной, отчего сводит пальцы на ногах, является сидячий образ жизни. При постоянном нахождении в одном и том же положении, отсутствии движения в течение дня, а также нахождении в душном замкнутом пространстве судороги конечностей – не редкость. Они возникают из-за застоя крови при отсутствии движения, а в силу того, что воздух, которым мы дышим в закрытом помещении, беден кислородом, даже тот немногий кровоток, поступающий в нижние конечности, не может насытить ткани и волокна.
Еще одной причиной, отчего сводит пальцы на ногах, является сидячий образ жизни. При постоянном нахождении в одном и том же положении, отсутствии движения в течение дня, а также нахождении в душном замкнутом пространстве судороги конечностей – не редкость. Они возникают из-за застоя крови при отсутствии движения, а в силу того, что воздух, которым мы дышим в закрытом помещении, беден кислородом, даже тот немногий кровоток, поступающий в нижние конечности, не может насытить ткани и волокна.

 Специалисты не советуют потреблять при болезни суставов в пищу мучные изделий и сладости с повышенной калорийностью, так как эти продукты напрямую способствуют увеличению веса. Лечение артроза при помощи диеты возможно только при полном исключении алкоголя. Ведь он не только вредит здоровью, но и может стать причиной обострения заболевания или же вовсе свести на нет все старания по борьбе с недугом. В чёрном списке лечебной диеты копченое и жареное мясо и рыба.
Специалисты не советуют потреблять при болезни суставов в пищу мучные изделий и сладости с повышенной калорийностью, так как эти продукты напрямую способствуют увеличению веса. Лечение артроза при помощи диеты возможно только при полном исключении алкоголя. Ведь он не только вредит здоровью, но и может стать причиной обострения заболевания или же вовсе свести на нет все старания по борьбе с недугом. В чёрном списке лечебной диеты копченое и жареное мясо и рыба.










 Почему болит запястье, основные причины и эффективные методы лечения.
Почему болит запястье, основные причины и эффективные методы лечения. Травмы – это могут быть вывих, перелом, ушиб, растяжение или разрыв связок. Зачастую травмы характеризуются болью в месте повреждения, отеком мягких тканей, синяком. Перелом может сопровождаться растяжением связок.
Травмы – это могут быть вывих, перелом, ушиб, растяжение или разрыв связок. Зачастую травмы характеризуются болью в месте повреждения, отеком мягких тканей, синяком. Перелом может сопровождаться растяжением связок.




 Первая группа включает в себя обезболивающие средства Кетонал, Кетанов и их аналоги.
Первая группа включает в себя обезболивающие средства Кетонал, Кетанов и их аналоги.








 ЛФК представляет серьезную и высокоэффективную методику, которая требует соблюдения определенных условий:
ЛФК представляет серьезную и высокоэффективную методику, которая требует соблюдения определенных условий:








 Наряду с современными лекарственными средствами врачи назначают такие методики лечения, как ЛФК, физиотерапия — ударно-волновые процедуры, электрофорез, а также фонофорез с разнообразными медикаментами.
Наряду с современными лекарственными средствами врачи назначают такие методики лечения, как ЛФК, физиотерапия — ударно-волновые процедуры, электрофорез, а также фонофорез с разнообразными медикаментами.




 Если пациенту были назначены сердечные и стандартные мочегонные средства, оптимально подойдут препараты Диклофенак и Ибупрофен. Для защиты внутренних органов при их лечении назначается одновременный прием Альмагеля или Вентера.
Если пациенту были назначены сердечные и стандартные мочегонные средства, оптимально подойдут препараты Диклофенак и Ибупрофен. Для защиты внутренних органов при их лечении назначается одновременный прием Альмагеля или Вентера.



 Еще одним достаточно важным моментом является тот факт, что применять их можно только после полного снятия воспалительного процесса. В противном случае они просто не будут действовать. Сначала пропивается курс противовоспалительных средств, только потом после сдачи анализов назначаются таблетки восстановительной категории.
Еще одним достаточно важным моментом является тот факт, что применять их можно только после полного снятия воспалительного процесса. В противном случае они просто не будут действовать. Сначала пропивается курс противовоспалительных средств, только потом после сдачи анализов назначаются таблетки восстановительной категории.
 Требуется смешать две столовые ложки масла касторового и ложку живичного скипидара. Полученной смесью необходимо растирать воспаленные суставы на протяжении не менее двух недель каждый раз перед сном.
Требуется смешать две столовые ложки масла касторового и ложку живичного скипидара. Полученной смесью необходимо растирать воспаленные суставы на протяжении не менее двух недель каждый раз перед сном.




 Кроме лекарственных и народных методов лечения, врачи назначают не только разные эффективные физиотерапевтические процедуры, но также специальную диету. Грамотно выбранное питание позволит поддерживать нормальный вес, а также оздоровить весь организм в целом. В рационе каждого человека должны присутствовать такие продукты, как:
Кроме лекарственных и народных методов лечения, врачи назначают не только разные эффективные физиотерапевтические процедуры, но также специальную диету. Грамотно выбранное питание позволит поддерживать нормальный вес, а также оздоровить весь организм в целом. В рационе каждого человека должны присутствовать такие продукты, как:
 Профилактика очень важна, так как суставы и в нормальном состоянии испытывают постоянную нагрузку. О здоровье данных частей тела нужно следить постоянно и очень тщательно. Среди основных профилактических мер можно отметить следующие:
Профилактика очень важна, так как суставы и в нормальном состоянии испытывают постоянную нагрузку. О здоровье данных частей тела нужно следить постоянно и очень тщательно. Среди основных профилактических мер можно отметить следующие:

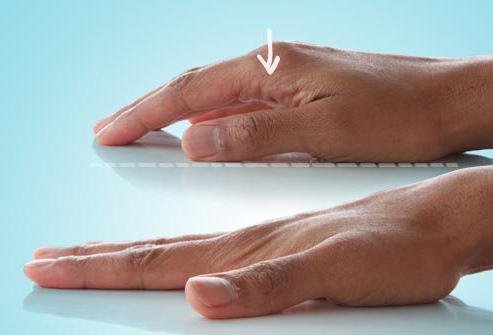

 Каждый из них имеет свои симптомы. Основными патогенетическими факторами считаются: компрессионные нагрузки и рефлекторные изменения, которые сопровождаются воспалением, микроциркуляторными патологиями и их сочетанием.
Каждый из них имеет свои симптомы. Основными патогенетическими факторами считаются: компрессионные нагрузки и рефлекторные изменения, которые сопровождаются воспалением, микроциркуляторными патологиями и их сочетанием.
 Отраженная – бывает двух видов: боль от поясницы до крестца и боль, исходящая от внутренних органов.
Отраженная – бывает двух видов: боль от поясницы до крестца и боль, исходящая от внутренних органов.