Спазм мышц шеи и плеч воротниковой зоны причины внутренние – механизмы возникновения и причины патологии, отличительные симптомы и методы диагностики, лечение препаратами и народными средствами, меры профилактики
Что делать при спазме мышц шеи и плеч — vseOspine
Что такое спазм мышц воротниковой зоны, почему он возникает? Как быстро снять боль от спазма мышц шеи и плеч. Эффективные и недорогие методы лечения: медикаменты, народные средства, физиотерапия. Профилактические меры, помогающие избежать рецидива заболевания.
Спазм мышц шеи и плеч – распространенная проблема, с которой могут столкнуться люди всех возрастов. Однако наиболее подвержены недугу люди, часто находящиеся в статическом положении тела (работающие за компьютером), ведущие малоподвижный образ жизни или, наоборот, дающие чрезмерную нагрузку на шейный отдел.
Что такое спазм мышц воротниковой зоны, почему он возникает? Как быстро снять боль? Эффективные и недорогие методы лечения, народные средства, физиотерапия.
Определение
Спазм – это невольное сокращение мышц, которое приводит к их сжатию. Вместе с мышечной тканью зажимаются близлежащие сосуды. Такое состояние приводит к нарушению функционирования спазмированных тканей, что вызывает у пациента боль, а также другие неприятные последствия, которые подробно будут рассмотрены ниже.
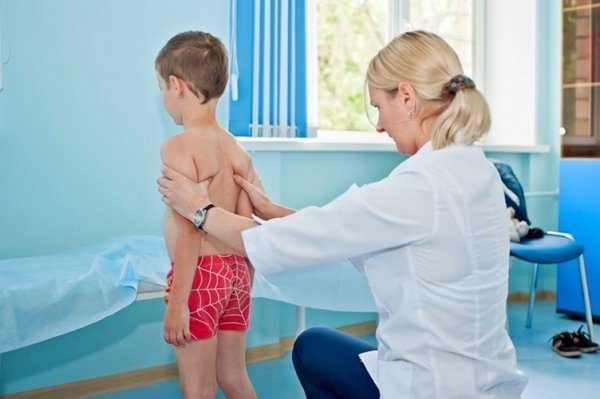
Схема размещения основных мышц шеи и плеч


Виды спазмов
Как уже было сказано выше, шейный отдел включает множество мышечных волокон. В зависимости от того, какие были спазмированны, выделяют такие разновидности спазмов:
- Глубоких мышц шеи. Глубокие мышцы шеи выходят из ребер, близко проходя к межреберной, шейной и поперечной артерии.
- Мышц шеи и плеч. Эти волокна проходят от боковой части шеи к плечам. Медицинским языком недуг называется люмбаго. В 90% случаев возникает после растяжений и травм.
- Трапециевидной мышцы. Трапециевидная мышца представляет собой плоские широкие волокна, проходящие по обеим сторонам позвоночника от шеи до лопаток.
Механизмы возникновения и причины заболевания
Шейный отдел позвоночника одна из самых подвижных частей тела человека. В нем находится множество мышечных волокон, что повышает риск возникновения спазмов в шее по сравнению с другими частями тела.
Современная медицина пока не может точно определить причину заболевания, однако выделяет факторы риска, способствующие развитию недуга:
- Травмы и механические повреждения провоцирует воспаление волокон, которое постепенно распространяется по тканям, провоцируя зажим, болевые ощущения.
- Длительное статическое положение (сон в одном положении, неудобная поза на стуле или за компьютером) или наоборот резкие движения, приводящие к защемлению нервов. Под воздействием этих состояний на позвонки оказывается повышенная нагрузка, увеличивается ток крови, что приводит к спазму сосудов и мышц.
- Стрессовые потрясения, тревожность.
- Недостаток витаминов (В12, D), минералов (магния, кальция, натрия). Эти вещества выполняют важные процессы в мышечных волокнах. Так, недостаток витаминов приводит к развитию спазмофилии, а натрия к обезвоживанию и потере электролита организмом, который необходим для обеспечения покоя тканей.
- Заболевания опорно-двигательной системы.
- Переохлаждение организма (сквозняк, прогулка в ветреную погоду в легкой одежде).
Половина случаев зажимов – травмы, механические повреждения. На втором месте находятся нервное напряжение и остеохондроз. В стрессовых ситуациях спазм возникают эпизодически, катализатором становятся резкие движения пациента.
Остеохондроз – заболевание, характеризующееся разрушительными процессами в костях и хрящиках человека. Одним из симптомов недуга является мышечная слабость, что повышает предрасположенность к спазмам, зажимам.
Как отличить спазмы от других недугов
К сожалению, самостоятельно мышечный спазм воротниковой зоны отличить от других недугов нельзя. Грыжа межпозвоночного диска, защемление костного мозга, остеохондроз и другие заболевания часто дают похожую симптоматику. Точно поставить диагноз можно только с помощью специалиста.
Спазмы мышц шеи и плеча могут характеризоваться стреляющей болью и неприятными ощущениями на коже


Симптомы
Проявления заболевания можно разделить на основные (которые появляются вне зависимости от причины, вида недуга) и характерные (которые присущи конкретной форме болезни)
Общие симптомы:
- «Стреляющая» боль. Возникает локально или может распространяться по руке до кончиков пальцев.
- Неприятные ощущения на коже в области поражения: онемение, покалывание.
- Головные боли в затылочной области.
- Затрудненность в движениях шеей, плечами, руками.
- Боль, возникающая при поворотах головы, движениях руками.
Характерные симптомы
Когда недуг развивается на нервной почве, поражается одна группа мышц. Заболевание сопровождается острыми, ноющими болями, которые внезапно появляются и пропадают. Часто боль провоцируют резкие движения.
Если болезнь возникла на фоне шейного остеохондроза, то пациент будет ощущать головные боли, а также онемение мышц, кожи, покалывание, «мурашки».
Симптоматика также различается в зависимости от того, какая группа мышц поражена:
- Косая мышца – возникает пульсирующая боль под затылком, нарушение работы органов зрительной системы, ухудшение кровоснабжения головного мозга, головокружения.
- Глубокая – сопровождается передавливанием артерий, что приводит к ухудшению кровообращения головы, рук. На фоне этого периодически возникает «затекание», онемение, покалывание верхних конечностей.
- Мышцы шеи и плеч. Проявляется, как резка и острая, так и ноющая, тупая боль.
- Трапециевидная – нарушается питание головного мозга и лица. В более, чем 50% случаев возникает на фоне остеохондроза. Еще один характерный симптом – появление холки на месте соединения шеи со спиной.
Не пытайтесь диагностировать самостоятельно причину и форму заболевания. Представленная выше информация предназначена для общего ознакомления, лучшего понимания своего состояния.
Диагностика спазма
Для диагностики необходимо идти к ортопеду, мануальщику или терапевту. Прием в кабинете у врача начинается со сбора анамнеза, когда пациент рассказывает о своем состоянии. Важно предоставить точную, полную, правдивую информацию о длительности, характере, интенсивности симптомов, а также о возможных причинах развития недуга.
Для диагностики заболевания нужно обратиться к терапевту или ортопеду


За этим следует пальпация, врач ощупывает пораженную область руками, может попросить пациента совершить какие-либо движения, а затем описать ощущения.
Стандартная диагностическая процедура продемонстрирована на видео
Для окончательной постановки диагноза выполняется магнтитно-резонансная томография (МРТ). Исследование позволяет точно увидеть состояние мышц, близлежащих тканей.
Если есть подозрения на инфекционный характер болезни или недостаток микроэлементов – сдаются лабораторные анализы крови и мочи.
Лечение шеи
На основе полученных диагностических данных врач назначает лечение. Главная задача терапии – устранить причину болезни, снять симптомы. Ниже будут описаны несколько методик, применяемых для лечения. Они могут комбинироваться или применяться по отдельности.
Как быстро снять боль и спазм? Оперативные методы
Что делать если недуг настиг вас внезапно, а к врачу пойти вы не можете? Вы можете облегчить свое состояние дома самостоятельно, выполнив одну или несколько из предложенных ниже методик.
Горячая ванна
Примите контрастный душ или теплую ванну. Можно добавить ароматических масел: лаванду, хвойные ароматы. Эти запахи расслабляют и успокаивают нервную системы, стимулируют работу иммунной системы.
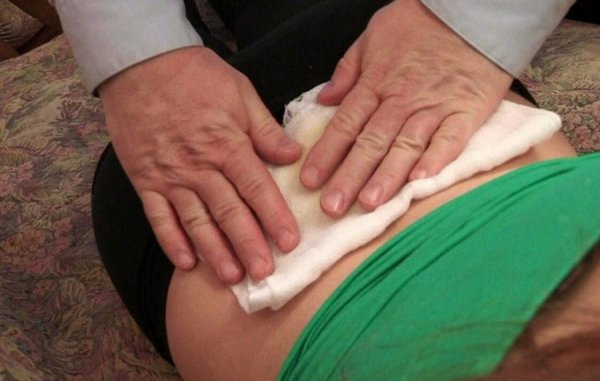
Грелка и компрессы
Несмотря на то, что ванну рекомендуются принимать горячую, для компресса необходима более низкая температура. Полиэтиленовый пакет наполните кубиками льда, заверните в полотенце. Компресс приложите к месту, которое болит больше всего. Длительность процедуры – 20 минут.
При спазмах мышц шеи и плеч отлично поможет солевая грелка


После этого рекомендуется сразу сделать теплый компресс с грелкой. Перемена температур помогает снять мышечный спазм (как и в случае с контрастным душем). Низкие температуры помогают снять боль и другие неприятные ощущения, а высокие расслабить мышцы.
Лекарства
Выпейте нестероидные обезболивающие. Его назначают в виде таблеток, мазей местного применения или инъекций. Обычно это обезболивающие, миореалксанты, НПВП (нестероидные противовоспалительные препараты). Реже, могут назначаться антибиотики или другие препараты. Какие именно – зависит от причин болезни. Ниже в таблице опишем несколько самых действенных лекарств.
| Название препарата | действие | форма | цена | Страна-производитель |
| Флексен | НПВП | Гель, свечи, капсулы, порошок | 180-200 р | Италия |
| Кетонал | НПВП | ампулы | 250-300 р | Словения |
| Сирдалуд | спазмолитик | таблетки | 220-350 р | Швейцария |
| Диклофенак | Противовоспалительное, анальгезирующее, НПВП | Гель, капли, таблетки | 60-100 р | Россия |
Курс лечения НПВП проводится не дольше, чем 5-7 дней.
[mir_sh class=»warning»]Этот пункт подходит тем, кто уже прошел консультацию врача. Не назначайте себе препараты самостоятельно.[/mir_sh]
Старайтесь следить за своим состоянием. Если вы долго сидите в одном положении, замечаете напряженность в шейном отделе – смените позу, сделайте небольшую зарядку, разомните шею руками. Самое главное – суметь расслабиться физически, эмоционально.
Ниже на видео врач рассказывает о том, что сделать, чтобы быстро избавиться от спазма
Народные средства
Народная медицина предлагает нам широкий выбор различных лекарственных трав, которые помогут справиться со спазмами в мышцах.
Травы
Заварите травы, лучше всего подойдут: валериана, лаванда, ромашка, бергамот, перечная мята. Если нет трав – выпейте теплый чай, горячее молоко. Такие напитки оказывают успокаивающее, расслабляющее воздействие на организм.
Ванны
Чтобы снять напряженность мышц, в теплую ванную можно добавить несколько капель сока хрена, ароматических масел (лаванда, хвоя) или морской ароматизированной соли.
Общее лечение
Общие методы направлены на снятие зажимов в мышцах, восстановление поврежденных ткайне и улучшение общего самочувствия.
Массаж
Хороший сиюминутный расслабляющий эффект оказывает профессиональный лечебный массаж. Тактильное воздействие на кожу шеи и плеч стимулирует ток крови к поврежденным тканям, запуская восстановительные процессы. Полный курс сеансов массажа позволит укрепить мышечный корсет, позвоночник, поправить осанку, снять мышечный зажимы и блоки. Кроме этого, регулярные занятия оказывают хороший расслабляющий эффект на психику, способствуют нормализации сна, налаживают питание тканей шейного отдела.
Для снятия боли при спазмах мышц шеи можно пройти курс массажа


Вот так выглядит массаж шейного отдела
Не нанимайте для сеансов массажистов без медицинского образования. Обращайтесь за помощью в городские, частные поликлиники, медцентры.
Упражнения
Упражнения оказывают сходный с массажем эффект, единственная разница – вы выполняете их сами. Не рекомендуется выполнять упражнения для быстрого снятия спазмов, поскольку при сильном болевом синдроме легко навредить себе или сделать неверное движения. Также не стоит назначать себе гимнастический комплекс без предварительной консультации у врача.
Как выглядят упражнения продемонстрировано на видео ниже
Физиотерапия
Для снятия зажимов в мышечной ткани в 90% случае назначают электрофорез. Суть методики заключается в том, что под кожу вводятся лекарственные вещества, которые проникают в ткани под воздействием тока. Вводятся, как правило, обезболивающие и противовоспалительные средства. Процедура помогает расслабиться, стимулировать ток крови, что необходимо для устранения негативных процессов спазма.
При спазмах мышц шеи и плеч достаточно часто назначают электрофорез


Последствия отсутствия лечения и влияние недуга на организм
При отсутствии лечения заболевание негативно сказывается на организме человека. Происходит передавливание нервной ткани, кровеносных сосудов, артерий. Вследствие этого ограничивается подвижность конечностей, ухудшается кровообращение мозга, что сказывается на зрительной системе, умственной деятельности человека.
Профилактика
- Поддерживайте свое тело в тонусе. Чтобы избежать спазмов и зажимов мышц, необходимо давать своему телу регулярную физическую нагрузку. Это может быть плавание, йога, пилатес.
- Следите за своим комфортом. Не сидите долго в одном положении тела, меняйте позы. Делайте легкую разминку после сна, во время перерывов на работе.
- Одевайтесь по погоде, избегайте сквозняков, переохлаждения.
- Составьте себе полноценный рацион, следите, чтобы всех веществ в организме было достаточно, принимайте витаминные, минеральные комплексы.
- Своевременно обращайтесь к врачу при обнаружении неприятной симптоматики, добросовестно, качественно выполняйте все рекомендации врача.
Подведем итог
В статье мы поговорили про спазм мышц шеи плеч, описали этот недуг, а также причины его возникновения. Отдельный большой раздел был посвящен методикам лечения заболевания. Не забывайте, что их применение без консультации врача может принести вред вашему здоровью. После выздоровления рекомендуем вам соблюдать меры профилактики, чтобы заболевание не повторилось вновь. И напоследок, предлагаем вам делиться в комментариях своим опытом лечения болезни, а также задавать интересующие вопросы.
vseospine.com
Основные приемы для снятия спазма мышц шеи HealthIsLife.ru
Основные приемы для снятия спазма мышц шеи
При остеохондрозе неизбежно возникает мышечный спазм – своеобразная защитная реакция нашего организма. При нарушенной работе позвонков и уменьшенной толщине хрящей всю нагрузку на себя стараются взять мышцы шеи и спины. В итоге они перенапрягаются, возникает спазм, предназначенный для блокировки позвоночника и недопущения дальнейшего его повреждения. В этой ситуации человека интересует, как снять спазм мышц шеи при остеохондрозе, ведь он вызывает боль, отек, жжение и прочие тягостные ощущения.
 Самомассаж – самый быстрый и эффективный способ расслабления мышц шеи. Его можно применять в любой ситуации по мере возникновения боли и прочих симптомов остеохондроза. Основные правила выполнения самомассажа таковы:
Самомассаж – самый быстрый и эффективный способ расслабления мышц шеи. Его можно применять в любой ситуации по мере возникновения боли и прочих симптомов остеохондроза. Основные правила выполнения самомассажа таковы:
- Массировать не только шею, но и предплечья;
- Движения осуществлять сверху вниз, то есть от затылка к плечам и грудному отделу позвоночника;
- Делать массаж одной или двумя руками – как удобнее;
- В окончание процедуры всегда проводить расслабляющие легкие движения пальцами.
 Обычно для самомассажа используют поглаживания шеи ладонями, пальцами рук, массирование кончиками пальцев с нажимом. Также производят щипки, постукивания по шее и надплечьям ребром ладони. Улучшить результаты лечебного сеанса поможет применение хороших массажных кремов, предварительное разогревание мышц при помощи теплого душа (аппликации с теплой водой). В завершение самомассажа можно нанести на кожу крем с противовоспалительным компонентом.
Обычно для самомассажа используют поглаживания шеи ладонями, пальцами рук, массирование кончиками пальцев с нажимом. Также производят щипки, постукивания по шее и надплечьям ребром ладони. Улучшить результаты лечебного сеанса поможет применение хороших массажных кремов, предварительное разогревание мышц при помощи теплого душа (аппликации с теплой водой). В завершение самомассажа можно нанести на кожу крем с противовоспалительным компонентом.
Для массажа в домашних условиях прекрасно подойдет аппликатор Ляпко, Кузнецова. От спазмов мышц шеи достаточно скрутить валик из полотенца, покрыть его аппликатором, полежать несколько минут. Такой сеанс приведет к активации рефлекторных точек и устранению блоков мышц. Еще один вариант массажа – делать его при помощи сильной струи душа, лучше – контрастного.
Еще более выраженные и быстрые результаты дает проведение курса профессионального массажа. Это, кроме прочего, отличный способ, как укрепить мышцы шеи при остеохондрозе.
Массаж способен снять блокировки мышц, расслабить их, поэтому состояние человека улучшается примерно со 2-3 сеанса. Курс массажа шеи станет также профилактическим приемом, не позволяющим возникать спазмам и боли в будущем.
Миорелаксанты и другие медикаменты
 Существует медикаментозный способ, как расслабить мышцы шеи при остеохондрозе. Это – прием миорелаксантов, или препаратов для ослабления спазма мышц. Эффект от таблеток или уколов будет следующим:
Существует медикаментозный способ, как расслабить мышцы шеи при остеохондрозе. Это – прием миорелаксантов, или препаратов для ослабления спазма мышц. Эффект от таблеток или уколов будет следующим:
- Уменьшение напряжения мышц;
- Снижение выраженности защемления нервных корешков, сосудов;
- Восстановление нормального кровообращения;
- Снижение болевого синдрома.
Кроме миорелаксантов определенный эффект на спазмированные мышцы окажут и противовоспалительные препараты. За счет уменьшения отека наблюдается ослабление скованности шеи, что тоже быстро снизит боль.
Иглоукалывание и физиотерапия
 Введение медицинских игл в определенные точки способствует улучшению кровообращения, купированию воспаления и приведению в норму мышечного тонуса. Миофиксация шейного отдела снижается, боль быстро ликвидируется. Иглоукалывание (рефлексотерапия) – отличный способ снять спазм мышц, который имеет минимум противопоказаний. Эффект от лечения наступает уже после 1-2 сеансов.
Введение медицинских игл в определенные точки способствует улучшению кровообращения, купированию воспаления и приведению в норму мышечного тонуса. Миофиксация шейного отдела снижается, боль быстро ликвидируется. Иглоукалывание (рефлексотерапия) – отличный способ снять спазм мышц, который имеет минимум противопоказаний. Эффект от лечения наступает уже после 1-2 сеансов.
Физиотерапия при спазме мышц шеи применяется только под контролем врача, ведь не все методы разрешены в острой фазе остеохондроза.
Наиболее результативны против спазма:
Гимнастика
Упражнения для мышц шеи при остеохондрозе тоже помогут избавиться от спазма. Они должны быть разработаны специалистом и включаются в комплекс занятий ЛФК, выполняются ежедневно, за исключением периода сильного обострения болезни (в этом случае воспаление вначале снимают медикаментами).
Упражнения для укрепления мышц шеи при остеохондрозе и от спазма могут подбираться из такого списка:
- Наклонить голову вперед «до упора», задержаться на 5 секунд. Отклонить голову назад до образования угла 45 градусов, также задержаться на 5 секунд. Расслабиться;
- Медленно повернуть голову влево как можно дальше, повторить поворот в противоположную сторону;
- Зафиксировать плечо в стандартном положении, подвести к нему голову. Повторить для второго плеча;
- Взять в руки гири или другой вес до 1,5 кг. В положении стоя выпрямить руки вниз, при этом плавно пожимать плечами;
- Сесть, поднять плечи к ушам по максимуму. Задержаться в этом положении на 10 секунд. Затем выдохнуть, расслабить руки, позволив им свободно болтаться внизу.
Быстрое снятие спазма
Есть ряд простейших приемов для снятия блокировки мышц дома, на работе, в машине и т.д. Некоторые можно применять даже сразу после пробуждения, чтобы предотвратить спазм мышц в течение дня. Приемы следующие:
- После развития неприятных ощущений сменить положение тела. Это позволит сместить центр тяжести и не допустить прогрессирование спазмирования мышц;
- Сделать круговые движения плечами. Вначале надо двигать ими вперед, затем назад по максимальной амплитуде. Упражнение делают до приятной усталости в мышцах;
- Подложить под голову и основание шеи кулаки, упереться в них, задержаться в таком положении на несколько секунд;
- Полежать на валике, автомобильной подушке 5-10 минут – это наверняка поможет расслабить мышцы шеи;
- Упереться руками в лоб, стараться преодолеть напряжение, толкая руки головой вперед. Затем переместить руки на затылок, отклонять голову с сопротивлением. Аналогично проделать упражнение в обе боковые стороны.
Народные способы снятия спазмов шеи
В народной медицине тоже есть ряд методов, позволяющих хорошо расслабить мышцы и снять боль. К ним относится массаж с эфирными маслами бергамота, базилика, мяты, мелиссы, имбиря. Помогают и компрессы с отваром ромашки, валерианы, принятие теплых ванн с настоем корня хрена.
При сильном спазме народные целители советуют приложить к задней поверхности шеи лед в пакетике, а через несколько минут поменять его на бутылку с теплой водой. После контрастного компресса нужно аккуратно размять плечи и шею.
Для профилактики спазмирования мышц важно спать на ортопедической подушке, принимать витаминные комплексы для укрепления мышц шеи при остеохондрозе, соблюдать диету со снижением соли и повышением объема растительной пищи.
Спазм мышц шеи

Спазм мышц шеи – это внезапное сокращение и сжатие мышечной ткани, сопровождающиеся болью в затылочной области, которая может иммигрировать в плечо. Поскольку эта часть тела отвечает за важные для человека функции: глотание, речь, дыхание, такие спазмы вполне могут стать причиной серьезных осложнений и негативных реакций.

Механизмы возникновения и причины заболевания
Шея – это самая подвижная часть позвоночного столба. Она состоит из большого количества маленьких мышц, что, конечно же, в разы увеличивает риск развития спазмов, в отличие от других частей тела человека.
Доктора выделяют 6 факторов риска.
- Механические травмы, сопровождающиеся воспалительным процессом.
- Резкие телодвижения, неправильное поднятие тяжестей, это приводит к защемлению нерва, что в свою очередь провоцирует развитие спазма.
- Длительная работа перед компьютером.
- Регулярные стрессовые ситуации.
- Нехватка витаминов группы В12,D.
- Патологии опорно-двигательной системы.
- Сильное переохлаждение тела.

Как отличить спазмы от других недугов
Самому с точностью отличить спазм мышц шеи от других патологий просто невозможно. Ведь сегодня много заболеваний, которые имеют схожую симптоматику. К примеру:
- Межпозвоночная грыжа;
- Заболевания костного мозга, а в частности его защемление;
- Остеохондроз вне зависимости от стадии своего развития.
Важно! Точно диагностировать то или иное заболевание поможет только специалист, не занимайтесь самолечением.
Явными признаками мышечными спазмами шеи – это не сильное подёргивание мышц (больше похоже на обычные рефлексы). А также могут наблюдаться чувство тяжести и скованности.
Симптомами спазма мышц шеи являются:
- Незначительные ограничения в подвижности руки и шеи.
- Заметная отечность рук, преимущественно сразу после пробуждения.
- Невозможность сделать глубокий вдох.
- Начинает болеть шея, а точнее ее мышцы как после занятию физкультурой.

Диагностика
Первое, что делает врач — это собирает необходимую информацию о пациенте (сбор анамнеза). Для диагностирования первопричины фактора заболевания врачи могут назначать:
Кроме того для выявления точных причин патологии назначают лабораторные исследования:
- Общий анализ мочи;
- Общий анализ крови;
- Биохимический анализ крови (если требуется).
Только после изучения результатов лабораторных исследований доктор имеет право поставить диагноз.

Лечение спазма мышц шеи
Для терапии спазма шеи применяют довольно много лекарственных средств разной фармакологической группы.
Таблица эффективных лекарственных средств для лечения спазмы мышц шеи

Горячие ванны и компрессы
Спазмолитическим эффектом обладают горячие ванные и разные компрессы. В случае с глубоким спазмом мышц шеи лечение врачи советуют проводить при помощи холодных компрессов. И сразу после него нужно принять горячую ванну. Именно такая схема — из холода в тепло способствует в короткие сроки снять мышечное напряжение и устранить спазмы. Холодные компрессы снижают выраженность боли, а теплая ванна расслабить мышцы шеи.
Важно! Холодные компрессы или просто лед прилаживают только первые 2 дня, после чего делать это будет бессмысленно. Лед прикладывают не более трех раз в сутки, только в таком случае можно получить нужный эффект. Все процедуры выполняют с особой осторожностью, чтобы не получить обморожение.

Самомассаж
Чтобы выполнить массаж правильно нужно придерживаться следующих правил:
- Область шеи нужно массировать одновременно с плечами и сочленительной частью;
- Все массирующие движения делают по направлению сверху вниз, начиная с затылка;
- Массаж нужно выполнять обеими руками, но если неудобно можно и по очереди.
Массаж:
- С умеренной силой погладьте затылочную часть.
- После аккуратно начните растягивать шею подушечками пальцев. Выполнять упражнение нужно круговыми движениями.
- Захватывайте и отпускайте кожу.
- Разминайте мышцы из стороны в сторону.
- Похлопывайте затылочную область шеи.
Выполнение такого самомассажа на регулярной основе поможет устранить не только шейные спазмы, но и предотвратить большинство заболеваний шейного отдела позвоночника.

Физиотерапия
Терапия спазма шейных мышц основывается не только на использовании медикаментов, но также хорошо себя зарекомендовали физиотерапевтические процедуры:
- Электрофорез — это просто отличный способ снять напряжение в мышцах. При совместном использовании медикаментозных средств – этот метод становится в два раза эффективнее. Процедура помогает насытить кровь кислородом, питает клетки кожи и нормализует кровообращение;
- Иглорефлексотерапия снижает болевой синдром, снижает отечность и снимает воспалительные процессы, быстро снимает напряжение в мышцах, активизирует выработку гормонов;
- Магнитотерапия доктора специальным прибором воздействуют на кровь. Тем самым устраняют спазмы и тонут в мышцах.

Последствия отсутствия лечения
При отсутствии какого-либо лечения спазм мышц шеи начинает негативно влиять на весь организм человека. Со временем передавливаются нервные волокна, сосуды, в том числе и артерии. Что влечет за собой полную неподвижность одной из рук и головы. Кроме того может сильно пострадать зрение и умственная деятельность.
Профилактика
- Активный образ жизни.
- Восьмичасовой сон.
- Правильное и здоровое питание.
- Утренняя зарядка.
- Исключить переохлаждение.
- Своевременно обращаться к врачу.
Важно знать, спазм в шеи могут быть единичным, то есть следствие тяжелых физических нагрузок. В таком случае можно просто принять любой не сильный анальгетик, и неприятные чувства пройдут.
Что делать при спазме мышц шеи и плеч
Что такое спазм мышц воротниковой зоны, почему он возникает? Как быстро снять боль от спазма мышц шеи и плеч. Эффективные и недорогие методы лечения: медикаменты, народные средства, физиотерапия. Профилактические меры, помогающие избежать рецидива заболевания.
Спазм мышц шеи и плеч – распространенная проблема, с которой могут столкнуться люди всех возрастов. Однако наиболее подвержены недугу люди, часто находящиеся в статическом положении тела (работающие за компьютером), ведущие малоподвижный образ жизни или, наоборот, дающие чрезмерную нагрузку на шейный отдел.
Что такое спазм мышц воротниковой зоны, почему он возникает? Как быстро снять боль? Эффективные и недорогие методы лечения, народные средства, физиотерапия.
Определение
Спазм – это невольное сокращение мышц, которое приводит к их сжатию. Вместе с мышечной тканью зажимаются близлежащие сосуды. Такое состояние приводит к нарушению функционирования спазмированных тканей, что вызывает у пациента боль, а также другие неприятные последствия, которые подробно будут рассмотрены ниже.
Схема размещения основных мышц шеи и плеч

Виды спазмов
Как уже было сказано выше, шейный отдел включает множество мышечных волокон. В зависимости от того, какие были спазмированны, выделяют такие разновидности спазмов:
- Глубоких мышц шеи. Глубокие мышцы шеи выходят из ребер, близко проходя к межреберной, шейной и поперечной артерии.
- Мышц шеи и плеч. Эти волокна проходят от боковой части шеи к плечам. Медицинским языком недуг называется люмбаго. В 90% случаев возникает после растяжений и травм.
- Трапециевидной мышцы. Трапециевидная мышца представляет собой плоские широкие волокна, проходящие по обеим сторонам позвоночника от шеи до лопаток.
Механизмы возникновения и причины заболевания
Шейный отдел позвоночника одна из самых подвижных частей тела человека. В нем находится множество мышечных волокон, что повышает риск возникновения спазмов в шее по сравнению с другими частями тела.
Современная медицина пока не может точно определить причину заболевания, однако выделяет факторы риска, способствующие развитию недуга:
- Травмы и механические повреждения провоцирует воспаление волокон, которое постепенно распространяется по тканям, провоцируя зажим, болевые ощущения.
- Длительное статическое положение (сон в одном положении, неудобная поза на стуле или за компьютером) или наоборот резкие движения, приводящие к защемлению нервов. Под воздействием этих состояний на позвонки оказывается повышенная нагрузка, увеличивается ток крови, что приводит к спазму сосудов и мышц.
- Стрессовые потрясения, тревожность.
- Недостаток витаминов (В12, D), минералов (магния, кальция, натрия). Эти вещества выполняют важные процессы в мышечных волокнах. Так, недостаток витаминов приводит к развитию спазмофилии, а натрия к обезвоживанию и потере электролита организмом, который необходим для обеспечения покоя тканей.
- Заболевания опорно-двигательной системы.
- Переохлаждение организма (сквозняк, прогулка в ветреную погоду в легкой одежде).
Половина случаев зажимов – травмы, механические повреждения. На втором месте находятся нервное напряжение и остеохондроз. В стрессовых ситуациях спазм возникают эпизодически, катализатором становятся резкие движения пациента.
Остеохондроз – заболевание, характеризующееся разрушительными процессами в костях и хрящиках человека. Одним из симптомов недуга является мышечная слабость, что повышает предрасположенность к спазмам, зажимам.
Как отличить спазмы от других недугов
К сожалению, самостоятельно мышечный спазм воротниковой зоны отличить от других недугов нельзя. Грыжа межпозвоночного диска, защемление костного мозга, остеохондроз и другие заболевания часто дают похожую симптоматику. Точно поставить диагноз можно только с помощью специалиста.
Спазмы мышц шеи и плеча могут характеризоваться стреляющей болью и неприятными ощущениями на коже

Проявления заболевания можно разделить на основные (которые появляются вне зависимости от причины, вида недуга) и характерные (которые присущи конкретной форме болезни)
Общие симптомы:
- «Стреляющая» боль. Возникает локально или может распространяться по руке до кончиков пальцев.
- Неприятные ощущения на коже в области поражения: онемение, покалывание.
- Головные боли в затылочной области.
- Затрудненность в движениях шеей, плечами, руками.
- Боль, возникающая при поворотах головы, движениях руками.
Характерные симптомы
Когда недуг развивается на нервной почве, поражается одна группа мышц. Заболевание сопровождается острыми, ноющими болями, которые внезапно появляются и пропадают. Часто боль провоцируют резкие движения.
Если болезнь возникла на фоне шейного остеохондроза, то пациент будет ощущать головные боли, а также онемение мышц, кожи, покалывание, «мурашки».
Симптоматика также различается в зависимости от того, какая группа мышц поражена:
- Косая мышца – возникает пульсирующая боль под затылком, нарушение работы органов зрительной системы, ухудшение кровоснабжения головного мозга, головокружения.
- Глубокая – сопровождается передавливанием артерий, что приводит к ухудшению кровообращения головы, рук. На фоне этого периодически возникает «затекание», онемение, покалывание верхних конечностей.
- Мышцы шеи и плеч. Проявляется, как резка и острая, так и ноющая, тупая боль.
- Трапециевидная – нарушается питание головного мозга и лица. В более, чем 50% случаев возникает на фоне остеохондроза. Еще один характерный симптом – появление холки на месте соединения шеи со спиной.
Что делать при спазме мышц шеи и плеч
Не пытайтесь диагностировать самостоятельно причину и форму заболевания. Представленная выше информация предназначена для общего ознакомления, лучшего понимания своего состояния.
Диагностика спазма
Для диагностики необходимо идти к ортопеду, мануальщику или терапевту. Прием в кабинете у врача начинается со сбора анамнеза, когда пациент рассказывает о своем состоянии. Важно предоставить точную, полную, правдивую информацию о длительности, характере, интенсивности симптомов, а также о возможных причинах развития недуга.
Для диагностики заболевания нужно обратиться к терапевту или ортопеду

За этим следует пальпация, врач ощупывает пораженную область руками, может попросить пациента совершить какие-либо движения, а затем описать ощущения.
Стандартная диагностическая процедура продемонстрирована на видео
Для окончательной постановки диагноза выполняется магнтитно-резонансная томография (МРТ). Исследование позволяет точно увидеть состояние мышц, близлежащих тканей.
Если есть подозрения на инфекционный характер болезни или недостаток микроэлементов – сдаются лабораторные анализы крови и мочи.
Лечение шеи
На основе полученных диагностических данных врач назначает лечение. Главная задача терапии – устранить причину болезни, снять симптомы. Ниже будут описаны несколько методик, применяемых для лечения. Они могут комбинироваться или применяться по отдельности.
Как быстро снять боль и спазм? Оперативные методы
Что делать если недуг настиг вас внезапно, а к врачу пойти вы не можете? Вы можете облегчить свое состояние дома самостоятельно, выполнив одну или несколько из предложенных ниже методик.
Горячая ванна
Примите контрастный душ или теплую ванну. Можно добавить ароматических масел: лаванду, хвойные ароматы. Эти запахи расслабляют и успокаивают нервную системы, стимулируют работу иммунной системы.
Грелка и компрессы
Несмотря на то, что ванну рекомендуются принимать горячую, для компресса необходима более низкая температура. Полиэтиленовый пакет наполните кубиками льда, заверните в полотенце. Компресс приложите к месту, которое болит больше всего. Длительность процедуры – 20 минут.
При спазмах мышц шеи и плеч отлично поможет солевая грелка

После этого рекомендуется сразу сделать теплый компресс с грелкой. Перемена температур помогает снять мышечный спазм (как и в случае с контрастным душем). Низкие температуры помогают снять боль и другие неприятные ощущения, а высокие расслабить мышцы.
Выпейте нестероидные обезболивающие. Его назначают в виде таблеток, мазей местного применения или инъекций. Обычно это обезболивающие, миореалксанты, НПВП (нестероидные противовоспалительные препараты). Реже, могут назначаться антибиотики или другие препараты. Какие именно – зависит от причин болезни. Ниже в таблице опишем несколько самых действенных лекарств.
Чем опасны мышечные спазмы в области шеи и как их снять самостоятельно

Спазмы мышц шеи становятся причиной появления болевых ощущений в затылке и воротниковой области. Они проходят с тяжёлой подвижностью и онемением плечевой зоны.
Чтобы справиться с спастическими недугами, очень важно понять причины из появления и придумать, как от них избавится. Об этом пойдёт речь в данной статье.
Как снять спазм мышц шеи?
Без чьей-то помощи избавиться от спазма в шее получится простыми вращениями головой и плечами. Выполнять гимнастические упражнения следует до того времени, пока в мышцах не возникнет немного жжения.

Если вас постоянно тревожат судороги, рекомендуем обратиться к врачу. Рефлексотерапия может помочь во многих случаях. Об этом и пойдёт речь ниже.
Основной причиной возникновения спазмов в этой зоне считают
длительное пребывание в одном положении.
Расслаблению мышц помогает само тепло. На зашеек рекомендуем пометить грелку, распределишь на кожа согревающую мазь. От боли в голове, которую спровоцировал спазм в шее, спасает массаж больших пальцев рук и ног.
Обратите внимание! Массаж и гимнастика действенными только тогда, когда спастика появилась из-за перенапряжения.
Стандартное лечение спастики подразумевает под собой применение противовоспалительных мазей, употребление витаминных и миорелаксирующих медикаментов, хондропротекторов.
В добавок к лекарствам прописывают физиотерапевтические процедурные занятия – электрофорез и магнитолечение. При мышечных спазмах, которые были спровоцированы травмированиями, советует использовать воротник Шанца, приобрести ортопедические подушки.

Зачастую такие недуги появляются именно из-за перенапряжения. Расслабить мышцы можно с помощью физической и мануальной терапии, согревающих кремов, также используется ботулинотерария ( достаточно новый метод, подразумевающий под собой использование ботокса в неврологии).
Диагностика
Для решения такой проблемы рекомендуем посетить невролога. Для того, чтобы определить нахождение мышечных узлов рекомендуется делать пальпацию там, где они особенно ожидаются.
Для лечения такой проблемы рекомендует прибегнуть к следующим мерам:

- массаж;
- использование холодных и горячих компрессов, помогающих расслабиться;
- электрические методы;
- ультразвуковое лечение;
- медикаментозная терапия;
- хирургические методы;
- иглорефлексотерапия;
- вакуумное лечение;
- ботулинотерапия;
- вытяжение позвоночника.

Надеемся, что наша статья была полезной для вас!
Как снять спазм мышц шеи
Как снять спазм мышц шеи – вопрос, волнующий пациентов «сидячих» профессий, ведущих малоподвижный образ жизни. Мышцы в таких условиях становятся слабее и одновременно испытывают большие нагрузки. В результате, когда происходит резкое изменение положение или возрастает напряжение, шейные мышцы не выдерживают. Происходит спазм, затрагивающий нервы и сосуды. Спазмы мышц шеи возникают достаточно часто потому, что шея – наиболее подвижная область позвоночника.

Недуг проявляет себя как болезненные ощущения в затылочной и шейной области. Боль из шейных мышц может уходить в район плечевого пояса и рук. Иногда шея и руки немеют, ощущается слабость. Чтобы справиться с симптомами, нужно снять напряжение. В этом помогут самомассаж, болеутоляющие, компрессы, да и просто покой.
Следующие факторы риска могут привести к мышечным спазмам в шее:
- Механические повреждения;
- Малоподвижный образ жизни, «сидячие» профессии»;
- Стрессовые психические состояния;
- Зажимы нервов после резких движений;
- Авитаминоз;
- Переохлаждение и сквозняки;
- Дефицит кальция.
Мышцы шеи внезапно сжимаются, деформируя нервные ткани и кровеносные сосуды. В результате и проявляются болевые симптомы при спазме мышц шеи.
Спазмы в шее на фоне психического напряжения проявляются как бессознательные сокращения мускулатуры, вызывающие резкую боль. Такое напряжение может быть хроническим или возникать на время. Появляется оно очень внезапно. Иногда – в результате резких движений. Они создают непривычно сильное для шейной области позвоночника давление. В результате нарушается циркуляция крови, начинают сокращаться и болеть шейные мышцы.

Чтобы справиться со спазмами в случае невроза, нужно полностью расслабиться. Исключите источник стресса. Можете попробовать техники медитации. Создайте для себя комфортные условия, отвлекитесь от всех проблем.
Остеохондроз
Остеохондроз встречается очень часто потому, что огромная часть населения планеты сейчас ведет малоподвижный образ жизни. Люди много сидят за компьютером, неправильно распределяя нагрузку на шею и мышцы, ее поддерживающие. Симптомы остеохондроза шейного отдела – болевой синдром, скованность движений, онемение. По шее «бегают мурашки», ощущается легкое покалывание в области затылка. Если спазмирована нижняя косая мышца шеи, болевой синдром может сильно пульсировать. Часто может ухудшаться питание головного мозга, и в таких случаях у пациентов болит и кружится голова, темнеет перед глазами, наблюдается предобморочное состояние.
Чтобы купировать спазмы при остеохондрозе, нужно улучшить кровообращение. Помогут массаж, простые упражнения лечебной физкультуры. К сожалению, прием нестероидных противовоспалительных здесь мало чем поможет. Лучше использовать сосудистые препараты – Циннаризин, Трентал.
Спазм глубоких мышц шеи
Если спазм происходит глубоко в мышцах, осложнением может стать компрессия шейной артерии. В результате мозг перестанет получать достаточно кислорода. Здесь помогут зарядка по утрам, контрастный душ, легкий самомассаж. Чтобы успокоить напряженную мускулатуру, применяются ментоловые гели.
Спазмы шейного отдела и плечевого пояса
Если спазмированы шейные и плечевые мышцы, болевой синдром бывает либо ноющим, либо простреливающим. Такое напряжение может стать симптомом при механических растяжениях, избыточных нагрузках. Здесь лучше забыть о лечебной гимнастике и обеспечить себе покой. Помогут нестероидные противовоспалительные средства (Диклофенак, Ибупрофен). Если есть возможность, лучше посетить поликлинику и проставить инъекции НПВС. Использованные наружно, такие препараты оказывают наименьшее воздействие.
Спазмы трапеций
Если спазмированы трапеции, нарушаются обменные процессы головы, шеи и мышц лица. Долгие спазмы трапеций могут привести к возникновению шейного остеохондроза. Мышцы плечевого пояса огрубеют, если их попробовать разминать – возникнут боли. Симптомы можно снять, принимая горячую ванну, посещая массажные сеансы. Помогут и разогревающие аптечные мази либо народные растирки.
Спазм мускулатуры головы и шеи
Если резко повернуть головой либо поднять что-то тяжелое и перенапрячься, может проявиться спазм. В такие моменты может начать сразу же болеть голова. Иногда головные боли проявляются только через пару дней. Когда мышцы шеи сжимаются, боль отдает и в другие участки организма, в зависимости от области иннервации задетых нервов. Привести это может буквально к невозможности повернуть головой.
Возможное осложнение в запущенных случаях – миозит шеи. Спазмы начинают сковывать мускулатуру горла, шейный отдел перекашивает. Если проблему не лечить, процесс может привести к межпозвонковый грыже шеи. Миозит может проявиться из-за переохлаждения или сквозняка.
Спазм шейных и лицевых мышц
Судорожные сокращения лицевых и шейных мышц бывают тоническими и клоническими. Тонические – обычный спазм мышц. Он проявится из-за избыточного напряжения и низкой температуры. Клонические судороги – бессознательные мышечные подергивания, могут возникнуть по причине травмы головного мозга, эпилепсии, инфекций.
Чтобы снять спазм мышц шеи, лечение нужно проводить с учетом причины таких проявлений. Если дело не в неврологическом заболевании, излишнее напряжение с мышечной ткани можно снять, элементарно вращая головой поочередно в разные стороны. Физиотерапевтические процедуры хорошо помогают снять мышечное напряжение. Электрофорез, магнитные поля, лазер, лечение низкочастотным током.
Массажные процедуры (в том числе самомассаж), иглорефлексотерапия и услуги хорошего мануального терапевта эффективно снимут напряжение.
Медикаментозное
Для быстрого снятия боли рекомендуются средства Гидрокодон и Пропоксифен. Употреблять их, впрочем, нужно аккуратно – они имеют побочные эффекты. Расслабить мышцы и снять напряжение помогают миорелаксанты, такие как Мидокалм или Сирдалуд. Применять их нужно по назначению врача, так как дозу нужно рассчитывать под конкретного больного.
Горячие ванны и компрессы
Холодные компрессы помогут расслабить мускулатуру. Полный льда целлофановый пакет заворачиваем в ткань, прикладываем к области локализации болевых ощущений. Держим двадцать минут. После такого компресса наоборот, разогреваем шею. Для этого отправляемся в горячую ванну. Низкая температура снимет боль, а высокая снимает напряжение.
Самомассаж
Эту процедуру может легко проводить каждый, в том числе на рабочем месте. Все движения при массаже шеи выполняются снизу вверх:
- Выполните поглаживания обеими руками;
- Выжимайте одну сторону шеи ребром ладони, другую – большим пальцем;
- Разминайте сначала с одной стороны, потом с другой;
- Растирайте указательным и средним пальцем обеих рук. Делайте короткие вращательные движения, двигаясь от центра в бок;
- Закончите также поглаживаниями.
Выполните массаж шеи спереди:
- Поглаживания выполняйте одной ладонью, обхватив шею спереди. Не слишком сильно – здесь находится щитовидная железа;
- Положив голову в бок, разминайте боковые мышцы, не задевая щитовидку;
- Растирайте сосцевидную мышцу вращательными движениями;
- Закончите снова поглаживаниями. Посреди поглаживаний можете похлопать по сосцевидным мышцам.
Профилактика
Чем слабее мышцы шеи, тем хуже на них отразится резкая, непривычная нагрузка. Спазм шеи возникает в результате нарушения профилактических рекомендаций и правил здорового образа жизни:
- Чтобы мышцы не испытывали избыточного напряжения ночью, пользуйтесь невысокой подушкой средней жесткости. Высота ее не должна быть больше десяти сантиметров. Форму лучше подобрать прямоугольную. В идеале спать нужно на ортопедической подушке;
- Если случилось так, что необходимо долго находиться в одной позе и особенно сидеть, разминайте мышцы приемами самомассажа. Вставайте, немного прогуливайтесь в минуты отдыха. Чтобы не допустить спазмов, вращайте головой. Так вы улучшите кровообращение, укрепите мышцы, поддерживающие голову;
- Уделите внимание витаминно-минеральным комплексом, особенно во время сезонного недостатка витаминов. Витамины группы В и кальций помогут держать опорно-двигательную систему в тонусе, не допустят развития напряжения и воспалительных процессов;
- Не находитесь долгое время на холоде, не допускайте сквозняков. Результатом могут стать воспаления и резкие мышечные судороги.

Автор: Петр Владимирович Николаев
Врач мануальный терапевт, травматолог-ортопед, озонотерапевт. Методы воздействия: остеопатия, постизометрическая релаксация, внутрисуставные инъекции, мягкая мануальная техника, глубокотканный массаж, противоболевая техника, краниотерапия, иглорефлексотерапия, внутрисуставное введение лекарственных препаратов.
healthislife.ru
Как снять спазм мышц шеи, спины и плеч при остеохондрозе в домашних условиях
Как снять спазм мышц шеи – вопрос, волнующий пациентов «сидячих» профессий, ведущих малоподвижный образ жизни. Мышцы в таких условиях становятся слабее и одновременно испытывают большие нагрузки. В результате, когда происходит резкое изменение положение или возрастает напряжение, шейные мышцы не выдерживают. Происходит спазм, затрагивающий нервы и сосуды. Спазмы мышц шеи возникают достаточно часто потому, что шея – наиболее подвижная область позвоночника.


Недуг проявляет себя как болезненные ощущения в затылочной и шейной области. Боль из шейных мышц может уходить в район плечевого пояса и рук. Иногда шея и руки немеют, ощущается слабость. Чтобы справиться с симптомами, нужно снять напряжение. В этом помогут самомассаж, болеутоляющие, компрессы, да и просто покой.
Содержание статьи
Причины
Следующие факторы риска могут привести к мышечным спазмам в шее:
- Механические повреждения;
- Малоподвижный образ жизни, «сидячие» профессии»;
- Стрессовые психические состояния;
- Зажимы нервов после резких движений;
- Авитаминоз;
- Переохлаждение и сквозняки;
- Дефицит кальция.
Мышцы шеи внезапно сжимаются, деформируя нервные ткани и кровеносные сосуды. В результате и проявляются болевые симптомы при спазме мышц шеи.
Неврозы
Спазмы в шее на фоне психического напряжения проявляются как бессознательные сокращения мускулатуры, вызывающие резкую боль. Такое напряжение может быть хроническим или возникать на время. Появляется оно очень внезапно. Иногда – в результате резких движений. Они создают непривычно сильное для шейной области позвоночника давление. В результате нарушается циркуляция крови, начинают сокращаться и болеть шейные мышцы.


Чтобы справиться со спазмами в случае невроза, нужно полностью расслабиться. Исключите источник стресса. Можете попробовать техники медитации. Создайте для себя комфортные условия, отвлекитесь от всех проблем.
Остеохондроз
Остеохондроз встречается очень часто потому, что огромная часть населения планеты сейчас ведет малоподвижный образ жизни. Люди много сидят за компьютером, неправильно распределяя нагрузку на шею и мышцы, ее поддерживающие. Симптомы остеохондроза шейного отдела – болевой синдром, скованность движений, онемение. По шее «бегают мурашки», ощущается легкое покалывание в области затылка. Если спазмирована нижняя косая мышца шеи, болевой синдром может сильно пульсировать. Часто может ухудшаться питание головного мозга, и в таких случаях у пациентов болит и кружится голова, темнеет перед глазами, наблюдается предобморочное состояние.
Чтобы купировать спазмы при остеохондрозе, нужно улучшить кровообращение. Помогут массаж, простые упражнения лечебной физкультуры. К сожалению, прием нестероидных противовоспалительных здесь мало чем поможет. Лучше использовать сосудистые препараты – Циннаризин, Трентал.
Спазм глубоких мышц шеи
Если спазм происходит глубоко в мышцах, осложнением может стать компрессия шейной артерии. В результате мозг перестанет получать достаточно кислорода. Здесь помогут зарядка по утрам, контрастный душ, легкий самомассаж. Чтобы успокоить напряженную мускулатуру, применяются ментоловые гели.
Спазмы шейного отдела и плечевого пояса
Если спазмированы шейные и плечевые мышцы, болевой синдром бывает либо ноющим, либо простреливающим. Такое напряжение может стать симптомом при механических растяжениях, избыточных нагрузках. Здесь лучше забыть о лечебной гимнастике и обеспечить себе покой. Помогут нестероидные противовоспалительные средства (Диклофенак, Ибупрофен). Если есть возможность, лучше посетить поликлинику и проставить инъекции НПВС. Использованные наружно, такие препараты оказывают наименьшее воздействие.
Спазмы трапеций
Если спазмированы трапеции, нарушаются обменные процессы головы, шеи и мышц лица. Долгие спазмы трапеций могут привести к возникновению шейного остеохондроза. Мышцы плечевого пояса огрубеют, если их попробовать разминать – возникнут боли. Симптомы можно снять, принимая горячую ванну, посещая массажные сеансы. Помогут и разогревающие аптечные мази либо народные растирки.
Спазм мускулатуры головы и шеи
Если резко повернуть головой либо поднять что-то тяжелое и перенапрячься, может проявиться спазм. В такие моменты может начать сразу же болеть голова. Иногда головные боли проявляются только через пару дней. Когда мышцы шеи сжимаются, боль отдает и в другие участки организма, в зависимости от области иннервации задетых нервов. Привести это может буквально к невозможности повернуть головой.
Возможное осложнение в запущенных случаях – миозит шеи. Спазмы начинают сковывать мускулатуру горла, шейный отдел перекашивает. Если проблему не лечить, процесс может привести к межпозвонковый грыже шеи. Миозит может проявиться из-за переохлаждения или сквозняка.
Спазм шейных и лицевых мышц
Судорожные сокращения лицевых и шейных мышц бывают тоническими и клоническими. Тонические – обычный спазм мышц. Он проявится из-за избыточного напряжения и низкой температуры. Клонические судороги – бессознательные мышечные подергивания, могут возникнуть по причине травмы головного мозга, эпилепсии, инфекций.
Лечение
Чтобы снять спазм мышц шеи, лечение нужно проводить с учетом причины таких проявлений. Если дело не в неврологическом заболевании, излишнее напряжение с мышечной ткани можно снять, элементарно вращая головой поочередно в разные стороны. Физиотерапевтические процедуры хорошо помогают снять мышечное напряжение. Электрофорез, магнитные поля, лазер, лечение низкочастотным током.
Массажные процедуры (в том числе самомассаж), иглорефлексотерапия и услуги хорошего мануального терапевта эффективно снимут напряжение.
Медикаментозное
Для быстрого снятия боли рекомендуются средства Гидрокодон и Пропоксифен. Употреблять их, впрочем, нужно аккуратно – они имеют побочные эффекты. Расслабить мышцы и снять напряжение помогают миорелаксанты, такие как Мидокалм или Сирдалуд. Применять их нужно по назначению врача, так как дозу нужно рассчитывать под конкретного больного.
Горячие ванны и компрессы
Холодные компрессы помогут расслабить мускулатуру. Полный льда целлофановый пакет заворачиваем в ткань, прикладываем к области локализации болевых ощущений. Держим двадцать минут. После такого компресса наоборот, разогреваем шею. Для этого отправляемся в горячую ванну. Низкая температура снимет боль, а высокая снимает напряжение.
Самомассаж
Эту процедуру может легко проводить каждый, в том числе на рабочем месте. Все движения при массаже шеи выполняются снизу вверх:
- Выполните поглаживания обеими руками;
- Выжимайте одну сторону шеи ребром ладони, другую – большим пальцем;
- Разминайте сначала с одной стороны, потом с другой;
- Растирайте указательным и средним пальцем обеих рук. Делайте короткие вращательные движения, двигаясь от центра в бок;
- Закончите также поглаживаниями.
Выполните массаж шеи спереди:
- Поглаживания выполняйте одной ладонью, обхватив шею спереди. Не слишком сильно – здесь находится щитовидная железа;
- Положив голову в бок, разминайте боковые мышцы, не задевая щитовидку;
- Растирайте сосцевидную мышцу вращательными движениями;
- Закончите снова поглаживаниями. Посреди поглаживаний можете похлопать по сосцевидным мышцам.
Советуем прочитать: как правильно спать при шейном остеохондрозе?
Профилактика
Чем слабее мышцы шеи, тем хуже на них отразится резкая, непривычная нагрузка. Спазм шеи возникает в результате нарушения профилактических рекомендаций и правил здорового образа жизни:
- Чтобы мышцы не испытывали избыточного напряжения ночью, пользуйтесь невысокой подушкой средней жесткости. Высота ее не должна быть больше десяти сантиметров. Форму лучше подобрать прямоугольную. В идеале спать нужно на ортопедической подушке;
- Если случилось так, что необходимо долго находиться в одной позе и особенно сидеть, разминайте мышцы приемами самомассажа. Вставайте, немного прогуливайтесь в минуты отдыха. Чтобы не допустить спазмов, вращайте головой. Так вы улучшите кровообращение, укрепите мышцы, поддерживающие голову;
- Уделите внимание витаминно-минеральным комплексом, особенно во время сезонного недостатка витаминов. Витамины группы В и кальций помогут держать опорно-двигательную систему в тонусе, не допустят развития напряжения и воспалительных процессов;
- Не находитесь долгое время на холоде, не допускайте сквозняков. Результатом могут стать воспаления и резкие мышечные судороги.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
pozvonochnik.guru
Способы снятия спазма дома и на работе
Это моя не первая статья про связь ВСД и шеи. Мы уделяли много внимания проблемам в шее и даже учились делать упражнения для неё, но всё же я решил уделить ей ещё немного времени и написать пост о том: «Как быстро в домашних условиях снять глубокий спазм шеи».
Если случилась так, что после долгой работы за компьютером или после другой статической нагрузки на шею появился глубокий спазм её мышц, нужно срочно принимать меры, но для начала ещё раз повторюсь и объясню, что же это такое: «глубокий спазм мышц шеи».
Наша шея не рассчитана на долгие статические нагрузки, которые возникают в следствии изменения её центра тяжести. Для поддержания головы приходится включаться всем мышцам шеи, в том числе и глубоким. Но если наружные мышцы шеи легко расслабляются после смены положения тела и небольшого отдыха, то глубоко расположенные мышцы шеи могут быть в постоянном напряжении, что в свою очередь вызывает сдавливание сосудов, а значит и вызывают: головные боли, мурашки в глазах, покачивание при ходьбе, ухудшение памяти и прочий букет неприятных последствий. Не могу не отметить ещё и то, что причиной любого спазма, в том числе и мышц в шее может послужить стресс, сильная, а в основном длительная эмоциональна нагрузка. Обратите внимание на то, как напряжены мышцы плеч и шеи на то, как мы сильно горбимся и приподнимаем плечи при подавленном настроении или страхе.
Из всего вышесказанного можно разделить глубокий спазм шеи на три вида:
- Спазм от неправильного положения головы, тела, долгой статической нагрузки.
- Спазм от хронической эмоциональной нагрузки (стресс, обида, страх …)
- Комбинированный – сочетание первого и второго вида
При первом случае делаем упор на частую смену положения головы, массаж, а во втором случае ещё включаем и психологический аспект.
Прежде, чем ставить себе какой-либо диагноз, советую пройти МРТ. Возможно у вас нарушен венозный отток в связи с анатомическими, а обычно врождёнными особенностями шеи и сосудов. Наиболее частым диагнозом бывает: «Гипоплазия (недоразвитость) позвоночной артерии.
Более подробно о ВСД и шее я писал в статье «ВСД и остеохондроз — часть №1 шея»
Итак, немного практики
Основные приёмы в домашних условиях для снятия глубоких спазм мышц шеи:
- Как только почувствовали напряжение или боль в шее, первым делом следует изменить положение тела, сместить центр тяжести головы, выпрямиться и проследить за осанкой.
- Мне очень помогают круговые движения плечами: сначала вперёд, а потом назад. Делаем движения по максимальной амплитуде, так, чтобы в плечах и шее появилась приятная усталость. Иногда даже такого детского упражнения хватает для того, чтобы снять спазм, головную боль или боль в шее.
- Вторым по счёту, но не менее эффективным действием является аппликация шейно-воротниковой зоны аппликаторами Ляпко или на худой конец аппликаторами Кузнецова. Лежим на иголках и терпим боль от них до тех пор, пока боль от иголок не пропадёт. Спазм от действия аппликаторов снимается в 70 случаев из 100.
- Снимаем спазм с помощью разогрева мышц задней стороны шеи. Прекрасно подойдёт грелка, полторашка с горячей водой (обмотайте её полотенцем чтобы не обжечься), а ещё лучше подойдёт разогревающий крем. Ни в коем случае не греем шею спереди, особенно в районе щитовидной железы. Снимается не только спазм, но и расширяются сосуды, а значит пропадает головная боль и проясняется голова.
- Контрастный массаж шейно-воротниковой зоны сильной струёй воды из душа. Ощущения при этом очень приятные, словно в голове начинают бегать приятные мурашки, голова проясняется.
- Массируем большие пальцы ног и рук. Массируем энергичными движениями пальцев с лёгкими надавливаниями в болезненных участках пальцев. Массируем пальцы целиком с обеих сторон стоп и ладони, захватывая участки ладони и стопы. Массируем ушные раковины, начиная от мочки уха к верху.
- Если нечего из вышесказанного не помогло, то делаем самомассаж и зарядкупро которые можно прочитать и даже посмотреть в предыдущих моих постах.
Если у вас спазм от хронической эмоциональной нагрузки:
То ещё кроме написанного выше применяйте всевозможные психологические, аутогенные и прочие тренировки, рассчитанные на прощение (в том числе и себя), поднятие самооценки, внутреннего духа и энергии в целом. Если вы верующий человек, то исповедуйтесь, если нет – выговоритесь с близким человеком, сходите к психологу или напишите мне – чего-нибудь подберём.
Так как цель этого поста показать незатейливые приёмы для снятия спазмов в шее самому и в домашних условиях, то этим пока и ограничимся.
Каждый из вышесказанных приёмов способен по отдельности снять спазм, ну, а все они в комплексе должны помочь в 90% случаев.
И напоследок:
ВСД – это не болезнь, это нарушение и рецепт здесь один:
- Правильный режим дня
- Разумный спорт (зарядка, разминка ….)
- Здоровая пища
- Хобби и прочие занятия, которые разжигают интерес к жизни
- Свежий воздух
- Здоровое общение
- Стоп вредным привычкам
- Позитив во всём
- Читать мой блог
Всем удачи и здоровья.
Буду рад, если Вы поможете развитию сайта, нажав на кнопочки ниже 🙂 Спасибо!
plett.ru
Спазм мышц шеи – Спазмы(судороги)
Cпазм мышц шеи: симптомы
Мышечный спазм шеи является достаточно широко распространённой проблемой, обусловленной большим количеством мышечных волокон в шейном отделе позвоночника и их относительно высокой подвижностью.
Данная патология проявляется в виде боли в области затылка и шеи, имеющей собственные провоцирующие факторы, возможна отдача боли в плечо и руки. Иногда происходит онемение, слабость мышц, парестезии верхних конечностей.
Возможны пальпирования болевых точек и участков локального мышечного напряжения при неврологическом осмотре, выявление ограничений двигательной активности, смены тонуса мышц и их силы.
Анализы, проведенные в лабораторных условиях, как правило, диагностического значения не имеют, если речь не идёт о инфекционных болезнях, вызываемых нарушением электролитического баланса либо равновесия микроэлементов.
Спазм мышц шеи: причины
Врачами до сих пор не выяснена причина мышечных спазмов шейного отдела позвоночника, но, тем не менее, определены факторы к тому располагающие. К ним относятся:
- травматические повреждения, при которых мышца реагирует спазмом на боль;
- продолжительное, статического характера, воздействие на мышечную ткань, например в результате работы за компьютером;
- воздействие стресса на психику;
- защемления нервов, полученные в результате неудачных движений, так называемый прострел;
- недостаток магния и кальция в организме.
Профилактика мышечных спазмов и их последующее лечение начинаются с определения причины, вызвавшей данное расстройство.
Cпазм мышц шеи на нервной почве
Cпазм мышц шеи на нервной почве представляет собой непроизвольно возникающие сокращения одной мышцы или группы мышц, сопровождаемые острой ноющей болью. Мышечные спазмы могут носить постоянный либо временный характер, внезапно проявляться и столь же внезапно прекращаться. Возникать мышечный спазм шеи может вследствие излишне резких движений, провоцирующих высокое давление шейного отдела позвоночника, которое приводит к нарушению кровообращения и вызывает спазм мышц шеи и сильные боли в шейном отделе позвоночника.
Замечательным средством снятия стресса на нервной почве являются медитация и аутотренинг. Подобное максимально полное расслабление, производимое в комфортной позе в полной тишине, способствует восстановлению организма и поможет, при проведении от десяти до двадцати сеансов по пятнадцать минут каждый, успокоить нервную систему и почувствовать себя несравнимо лучше.
Спазм мышц шеи на фоне остеохондроза
Остеохондроз является наиболее часто встречающимся заболеванием, которое сопровождается хронической болью в мышцах спины, дискомфортом, состоянием мышечной усталости. Шейный остеохондроз может иметь различные неврологические проявления в виде головной боли, потери мышечной чувствительности, парестезий области затылка и под ним. Проявляться это может как “беганье мурашек”, колющие ощущения в подзатылочной области. При спазме нижней косой шейной мышцы наблюдается очень сильная пульсирующая боль кожи головы в так называемой области “снимания шлема”, расстройства зрения, головокружение.
Лечение остеохондроза, имеющего место на фоне спазма шейных мышц, сопряжено с определёнными сложностями. Связано это с тем, что стандартные противовоспалительные препараты не приносят ожидаемого эффекта и не снимают головную боль. Некоторое улучшение могут принести сосудистые препараты, однако, лишь до очередной нагрузки на мышцы шейного отдела позвоночника.
Спазм мышц шеи: лечение
Лечение спазма мышц шеи во многом определяется причиной, этот спазм вызвавшей. В том случае, если причина мышечного спазма кроется не в неврологической патологии, а в перенапряжении мышц на протяжении длительного времени, мышечный спазм легко снимается самой обычной гимнастикой — наклонами головы в разные стороны и её вращениями.
Широкий спектр методов физиотерапии помогает снятию мышечных спазмов шеи.
Эффективно использование синусоидальных и диадинамических токов. Хорошо помогает электрофорез с разнообразными лекарственными препаратами, а также магниты.
Также мышечный спазм эффективно снимается при помощи массажа, иглоукалывания и мануальной терапии. Все эти методы не только помогают расслабить мышцы шеи, но и улучшают их кровоснабжение.
Как снять спазм мышц шеи?
С каждым днём увеличивается число методических рекомендаций, позволяющих быстро и заблаговременно снять мышечный спазм шейного отдела позвоночника. Допускается применение медицинских средств лечения, а также народных методов избавления от проблемы. Когда возникают спазмы мышц шеи, основной задачей является устранение избыточного мышечного напряжения, избавление от болевых ощущений и приведение в нормальное состояние работы системы кровоснабжения.
В снятии спазма мышц шеи хорошо помогают обычные упражнения, применяемые при разминке — поворот головы вправо-влево, наклоны вперёд-назад, вращения по кругу. Грамотнее будет выполнять подходы по очереди, по четыре раза в каждую сторону.
Также при снятии спазмов мышц шеи хорошо помогают массажи, они способствуют устранению нагрузки с мышц, восстанавливают мышечный тонус и кровообращение. Можно проводить и самомассаж, если по каким-то причинам нет желания посещать массажистов.
Разновидности спазмов шеи
Мышечные спазмы шеи являются одними из самых распространённых спазмов и наблюдаются чаще всего у людей, пребывающих на сидячей работе — за компьютером дома либо в офисе, а также у тех, кто подвергает нагрузке шею и спину. При спазме происходит пережатие сосудов и нервов, имеет место нарушение кровообращения. В результате нередко возникает головная боль, неприятные ощущения в области спины и шеи.
Спазм глубоких мышц шеи
При глубоком спазме шейных мышц происходит пережатие артерии, в результате чего нарушается кровоснабжение головы, конечностей и самой шеи. В данном случае снять спазм хорошо помогают утренняя зарядка и воздействие контрастного душа. Весьма эффективен массаж, расслабляющий шею и улучшающий кровообращение в ней. Рекомендовано применение бальзама, имеющего в своём составе ментол. При его применении поднимается температура тела и успокаиваются напряжённые мышцы. Разнообразные травы также хорошо снимают спазм мышц шеи: рекомендованы лаванда, бергамот, валериана, ромашка, перечная мята.
Спазм мышц шеи и плеч
При спазмах в областях плеч и шеи имеет место, как тупая ноющая боль, так и резкая, стреляющая. Это определяется словом люмбаго. Подобные типы спазмов проявляются при растяжениях, нагрузках на неравномерно разогретые мышцы, нередко при простых наклонах, поднятии избыточных тяжестей. Зачастую происходит отдача подобных спазмов в ноги.
Физические упражнения при спазмах данного типа не являются эффективными, поэтому следует искать иные способы. Пациенту лучше поможет состояние покоя, прием препаратов нестероидного плана, в течение нескольких дней снимающих боль в мышцах. Лучше всего принимать такие препараты в виде инъекций, поскольку в виде мазей они не показывают должной эффективности.
Спазм трапециевидной мышцы шеи
При спазме трапециевидной мышцы шеи наблюдается нарушение питания головного мозга, шеи и лицевых мышц. Происходит развитие остеохондроза, мышцы плеч становятся жёсткими и их разминание даёт весьма болезненные ощущения. На спине, на уровне седьмого шейного позвонка происходит формирование своеобразной “холки”.
Снимается подобный спазм, как и предыдущие, массажем, тёплыми, прогревающими ваннами. Хорошо помогает применение разогревающих растирок, препаратов, обеспечивающих согревание трапециевидной мышцы шеи.
Спазм мышц головы и шеи
Шею может прострелить в результате резкого подъёма тяжестей либо резкого движения. Подобный спазм, возникающий в результате резкой нагрузки, обычно сразу же отдаёт болью в голове, хотя иной раз случается так, что он проявляет себя и спустя несколько дней.
Когда происходит сжатие шейных мышц, имеет место болевая отдача в иные области тела. В таком случае даже поворот головы нередко даётся с трудом. Если в данном случае не прибегать к помощи врача, может развиться шейный миозит. Мышечный спазм может получить своё развитие в области горловых мышц, в результате чего шею перекашивает, а в дальнейшем подобная ситуация грозит развитием межпозвоночной грыжи. Приступ миозита может быть спровоцирован самым заурядным сквозняком.
Спазм мышц лица и шеи
Судороги мышц лица и шеи могут быть тоническими и клоническими. Тонические судороги являются по сути своей мышечным спазмом. Его появление может быть вызвано однообразными движениями либо перенапряжением мышц шеи и лица, а также переохлаждением. Локальные судороги в вышеуказанных областях могут возникать в результате поражения определенного участка головного мозга, который отвечает за иннервацию мышц данных областей. При этом спазмы проявляются в областях, противоположных местам поражения. Общие спазмы мышц лица и шейного отдела позвоночника возникают в результате эпилептических приступов, сложностей интоксикации организма, процессов инфекционного поражения и травмах головы.
Для снятия спазмов лица и шеи должен быть применён комплексный подход, а именно:
- применение медицинских препаратов. Конкретно рекомендуется использование противовоспалительных и обезболивающих средств;
- улучшению кровообращения способствует применение массажа вышеупомянутых областей шеи и лица;
- отличный эффект даёт горячая ванна либо согревающие компрессы;
- магнитная терапия весьма эффективна в вопросах снятия спазмов и устранения болезненных ощущений в областях лица и шеи.
Похожие статьи:
Как снять спазм мышц
Миорелаксанты для снятия мышечных спазмов
Мышечная боль в ногах
Спазм гортани
Спазм позвоночной артерии
krampf.ru
Как снять спазм мышц шеи при остеохондрозе: в чем кроется причина
Приветствую вас, уважаемые мои подписчики!
Снова появилась возможность поделиться с вами интересной информацией, которая непосредственно касается нашего старого и хорошо знакомого «друга» — остеохондроз. Многим знакома ситуация, когда шею в один момент сковывает сильный и болезненный спазм.
Шея становится деревянной, невозможно пошевелить головой ни вправо, ни влево. По мнению медиков, причиной подобной симптоматики часто становится хронический остеохондроз шейного отдела. Поэтому сегодня я хочу рассмотреть вопрос — в чем кроется причина такого состояния и как снять спазм мышц шеи при остеохондрозе.
Содержание страницы
Проблемы с шеей? В чем суть?
Как мы уже знаем, остеохондроз коварный недуг, который довольно часто становится основной причиной возникновения проблем с позвоночником. Малоподвижный образ жизни, сидячая работа – основные причины, в результате которых увеличивается нагрузка на позвоночник.
При ограниченной динамике усиливается нагрузка на шейный отдел позвоночного столба, на мышцы, поддерживающие шею. Как результат, через какое-то время сильное напряжение мышечных волокон заканчивается спазмом. Самое первое, что ощущает человек в таком состоянии — сильная боль и резкая ограниченность в движении шеей.
Параллельно возникают и другие неприятные симптомы:
- больной ощущает покалывание в затылочной области;
- чувствует онемение шеи и плечевого пояса;
- на теле возникают мурашки.
Подобное несчастье — спазм трапециевидной мышцы, полное обездвижение шеи постигло моего коллегу. Сказать, что это было полной неожиданностью не могу, однако человек целых три дня не мог крутить головой.

Любое движение отдавалось нестерпимой болью, а процесс одевания и раздевания представлял собой настоящий цирковой номер. Проблему решил визит к невропатологу. Оказалось, что обездвижение шеи было вызвано спазмом трапециевидной мышцы. В таких ситуациях у больного интенсивно снижается кровоснабжение головного мозга.
При кислородном голодании и отсутствии нормального кровоснабжения возникает ряд процессов, которые при отсутствии своевременного лечения могут принять необратимый характер. Головная боль, потемнение в глазах основная симптоматика в подобных случаях.
Почему возникает спазм в отдельной мышце или в группе мышц? Клиническая картина в данной ситуации достаточно проста. В обычном состоянии мышцы нашего тела постоянно меняют свое состояние, то напрягаются, то расслабляются. В нормальном положении мышечные ткани эластичны и ровные.
При чрезмерной нагрузке, в состоянии постоянного напряжения не имеют возможности расслабиться, возникает спазматическая реакция. Спазм может быть локальным, когда затрагивается небольшой участок мышцы. Гораздо хуже обширный спазм передних мышц шеи, который затрагивая не только шею, но и касается области спины и плеч.
Так вот:
- в первом случае для выхода из неудобного состояния достаточно выполнить некоторые физические упражнения;
- второй случай имеет тяжелую клиническую картину и здесь без помощи врача не обойтись.
Самое интересное, что продолжительность спазма невозможно просчитать. Иногда человек даже не замечает, как его шея начинает функционировать нормально. Иногда спазм сковывает шею на длительное время, доставляя пациенту страдания и дискомфорт. Любопытно и другое, что спазм может возникать спонтанно или наоборот, носить хронический характер.
Чем можно попытаться снять спазм шеи?
Что делать, когда вашу шею сковал спазм и это состояние, ну никак не вовремя. Самый простой, и доступный способ находится в ваших руках. Это самомассаж. Говорить о том, насколько он эффективен и как быстро пройдет недомогание, я не буду, однако при отсутствии под рукой лекарств и в качестве первой медицинской помощи – это средство вполне подходит.

Применять массаж можно в любой ситуации, как только возникают проблемы с шеей и вас начинают беспокоить все самые яркие и незабываемые симптомы остеохондроза. Использовать массаж шеи можно как в домашних комфортных условиях, так и на работе, если неприятность застигла вас врасплох.
Легкими и плавными движениями массируем шею, не забывая про область предплечья. Усердствовать не стоит, да это и не получится, так как ваши движения при спазме и так достаточно ограничены и болезненны.
Если в доме имеется аппликаторы Кузнецова или другие массажные приспособления, еще лучше. Этот только увеличит силу действия физиотерапии. В данном аспекте будет уместно сказать несколько слов об уникальном физиотерапевтическом средстве, как массажные банки.
Это средство пришло к нам из китайской нетрадиционной медицины и самое главное, появилось очень кстати. Массажные или вакуумные банки «Vacuum Apparatus», прекрасно зарекомендовали себя в качестве вспомогательного средства, когда глубокий спазм коснулся мышц шеи и необходимо серьезное лечение.
Благодаря специальной методике, на которой построен принцип действия приспособления, удается не только снять напряжение мышечных тканей, но и в целом значительно улучшить состояние организма.
Медикаментозный способ борьбы со спазмом шейного отдела
Самый доступный и эффективный способ устранить спазм в мышечных тканях, прием лекарственных препаратов из группы миорелаксантов. Эти препараты обладают антисептическим действием, расслабляя гладкую мускулатуру, снимая напряжение мышц при неврозе.
Из перечня миорелаксантов наиболее известен Мидокалм. Кстати, мы недавно обсуждали эту тему и знаем, когда стоит применять этот препарат и каково его действие.
На сегодняшний день существует два вида препаратов, снимающих спазм:
- миорелаксанты, оказывающие периферическое действие, призванные локально снять напряжение в определенной группе мышц;
- препараты, оказывающие центральное действие. Медикаменты этого вида как раз и следует применять при спазмах, спровоцированных остеохондрозом. Мидокалм относится к этой группе препаратов, действует быстро и эффективно.

Нельзя сказать, что принимать мышечные релаксанты — это безвредный способ борьбы со спазмом. Препараты следует принимать кратковременно, на начальном этапе возникновения недомогания. Это если говорить об инъекциях.
В основном в качестве первой помощи при спазме шеи, используют таблетки – обезболивающие препараты и спазмолитики. Медики рекомендуют в случаях, когда шею парализовало в результате остеохондроза, кстати, это определить может только врач, спазмолитики и миорелаксанты принимать в комплексе с препаратами, оказывающие восстановительное действие на хрящевую ткань.
Болевой синдром помогут снять диклофенак и кетонал. Рекламируемый спазмалгон не только устраняет боль, но и устраняет эффект онемения, снимает спазм, коснувшийся мышц лица. В процессе последующего лечения, пациентам нередко вместе с мышечными релаксантами назначаются нестероидные препараты противовоспалительного действия – ибупрофен и нимесулид.
Следует отметить, что на сегодняшний день существует достаточно разнообразных и недорогих препаратов, способных быстро и эффективно бороться со спазмом. К тому же, большинство лекарств не только способны снять напряжение в мышечных тканях, но и устранить неприятный болевой синдром, затрагивающий область спины, шеи и головы.
Подводя итоги
В заключении хотел бы отметить, что никогда не следует доводить свой организм до крайности. Если у вас уже наметились первые симптомы остеохондроза, переходите к лечению. Игнорировать подобное состояние и бороться локальными способами – это не выход.
Да, сегодня мы узнали, как можно самостоятельно снять спазм мышц шеи, спины и других частей нашего тела, однако это только временная мера. Решать проблему надо комплексно.
Надеюсь, сегодняшний разговор получился конструктивным и полезным. Подписывайтесь на обновления в моем блоге, читайте и применяйте полученные знания на практике. До новых встреч и берегите себя!
С уважением, Владимир Литвиненко!
vladimir-sport.ru
Мышечный спазм в шее лечение: симптомы и метод расслабления
Лечение мышечного спазма в шее осуществимая задача, если к ней подойти грамотно и с ответственностью за свое здоровье. Ведь боли в области шеи, кто их только не испытывал, практически каждый даже ребенок. Данная область имеет огромное количество нервов, сосудов и мышц, которые и подвергаются частому поражению при различных воздействиях внешних и внутренних факторов, провоцируя мышечные спазмы в шее, плечах разного характера. И как найти лечение от такой напасти, и подстраховать себя по максимуму от повторных приступов. Такова тема нашей беседы.
Моя история
Хочу рассказать, что я не раз испытывала спазм мышц в области икр ног. Но однажды, в самое трудное время моей жизни, наступил момент, когда слезы текли сами собой, от тяжести и боли, как будто плита бетонная лежит на плечах и подпрыгивает. И я просто мечтала о массаже, почему-то мне казалось, что только он мне поможет. Благо в этот момент он был в шаговой доступности.

Без назначения врача, я упросила массажистку, сделать мне курс. Она меня просто спасла, нашла время и согласилась. Специалист просто классный. На первых сеансах было ужасно больно, но где-то после 7 сеанса, все нормализовалось, только одна мышца давала о себе знать, и массажист ее чувствовал, она была напряжена и давала болевые ощущения при ее разминании. В итоге боль ушла, но полного освобождения от тяжести, все-таки, не наступило.
Это я сейчас, спустя годы понимаю, что нужно было идти к врачу и принимать обезболивающие на первых порах, и выполнять все назначения врача. Но в тот момент соображала я не так, как надо, о себе думала в последнюю очередь и поддавалась, скорее интуиции, чем разуму. А может, и головной мозг работал не в полную силу, так как нарушение кровоснабжения уже присутствовало.
Все-таки, почти год, а это не мало, была тяжесть и тупая боль в рефлекторной зоне. И все симптомы накапливались постепенно, и пучок наматывал на себя всё больше и больше (стресс, эмоции, переживания, ожидания, тяжёлую работу, которую я никогда в таком количестве не делала, усталость). А ведь могло закончиться всё не так благополучно.
Поэтому, кому моя история, показалась, знакома, можете узнать более подробно, что такое мышечный спазм в шее, лечение различными методами, какие мышцы участвуют в его возникновении, какую опасность несет это состояние, что нужно делать в первую очередь.
Какие мышцы участвуют в мышечном спазме
Общее понятие о спазмах
Начнём с общего определения слова спазм (вытягивать) – судорога, корча, спастика — непроизвольное мышечное сокращение одной или нескольких мышц, вызывая резкую или ноющую боль.
Нервная система на сильное напряжение всегда отвечает сильным расслаблением. Так организм защищает себя.
Спазмы возникают в поперечнополосатых и гладких тканях.

Наверняка, вам будет интересно узнать о тканях чуть больше, чтобы иметь представление о спазмах в целом.
- Поперечнополосатые ткани находятся в скелетной мускулатуре, в полости рта, расположены в верхней третей глотки, в наружных сфинктерах выводящих путей (анальный и мочеиспускательный). Отвечают за положение различных поз в пространстве, за глотание и дыхание. При спазме в этом случае нарушается двигательная активность, затрудняется дыхание и прием пищи.
- Гладкая ткань находится в оболочках внутренних органов, во внутренних сфинктерах, в стенках сосудов. Она отвечает за опорожнение мочевого пузыря и кишечника, перистальтику желудка, за матку и маточные трубы, за тонус сосудов. Если в спазм вовлечены гладкие мышцы, тогда организм дает знать, что с этим органом не все в порядке. Стенокардия, кардиоспазм возникают вследствие спазма сосудов, в период беременности и родов часто возникают спазмы в матке.
По длительности делятся: на тонические (длительные) и клонические (периодически сокращаются и расслабляются), в виде небольших подергиваний до сильных, очень болезненных сокращений.
Факторы мышечных спазмов
- Остеохондроз шейного отдела. При движениях выпячивающие выступы в виде грыж или остеофитов раздражают корешок нерва, образуя боль, мозг дает команду мышцам напрягаться, чем боль сильнее, тем сильнее напряжение мышц.
- Нервные стрессы и длительные эмоциональные переживания, переутомления. Наверное, эти состояния постоянно присутствуют с остальными факторами, они просто неразлучны.
- Нервные заболевания. При болезни двигательного нейрона БДН.
- Мышечной дистрофии, эпилепсии, менингит, рассеянный склероз и др.
- Травмы, ушибы и растяжения. Что происходит? Возникает сильная боль, мышцы в ответ сжимаются и остаются зажатыми даже, когда боль проходит.
- Родовые травмы у ребенка в шейном отделе частая причина спазмов шеи, сопровождающая человека всю жизнь.
- Статические длительные напряжения мышц. Если долго в неудобной позе смотреть телевизор, работать или играть за компьютером, долгая ноша тяжелой сумки, перегрузка на тренировках и многое другое. В этом состоянии, если не делать упражнения на расслабление, то процесс торможения становится привычным для клеток.
Почему мышечные спазмы возникают
- С потом теряется большое содержание ценных солей (натрий, калий, магний)
- Нехватка кальция в организме.
- Нарушение режима напряжения и расслабления, если это происходит одновременно, то возникает спазм.
- Диета с низким содержанием углеводов. Здесь перенапряжения опасны.
Точные причины изучаются по сей день.
Мышечный спазм в шее — симптомы
- Могут быть сильные подергивания или небольшие, с любой стороны области шеи, а могут вообще не ощущаться, просто тяжесть и скованность.
- Ограничиваются движения: повернуть или наклонить голову.
- Локализация в руки, отечность кистей по утрам.
- Затруднения при глубоком вдохе. Может образоваться ком в горле.
- Спазмированная мышца твердая и болезненная.
Последствия спазма в шейном отделе
Нарушается полноценное питание головного мозга, кожи, мышц лица и шеи. Мышцы быстрее атрофируются, придавая человеку не здоровый вид.
- Лицо отекает за счет нарушения оттока лимфы, морщины на лице образуются быстрее, чем хотелось, появляется второй подбородок, складки на боковой области шеи.
- Образуется холка на шее.
- Эмоциональное состояние ухудшается (портиться настроение, появляются панические атаки, усталость и раздражительность).
- В рефлекторной зоне мышцы твердые и болезненные, а должны быть мягкие и эластичные.
- Защемление блуждающего нерва. Он является 10 парой из 12 черепно-мозговых пар, он самый длинный и несет большую значимость в организме человека. Блуждающий нерв участвует в рефлекторных действиях глотания, рвоты, кашля. Задействован в процессе дыхания, сердцебиения. При его поражении развиваются такие заболевания, как мигрень, неврастения, ангионевроз, болезни Рейна и Меньера. При компрессии блуждающего нерва в шейном отделе сбои происходят в поджелудочной железе (нарушение образования Са) и соответственно проблемы возникают в ЖКТ.
При частых спазмах происходит нарушение циркуляции крови головного мозга, даже небольшого, чаще всего вызывает головные боли, плохой сон, головокружения и недомогания, развивается гипертония.
Чем вызван мышечный спазм у ребенка
Мышечный спазм у ребенка имеет свои особенности, развитие связок и мышечной ткани не успевает за ростом костной системы, отсюда часто возникают различного рода спазмы. А еще дети, могут пожаловаться, а могут и нет, особенно, это касается новорожденных.
Родителям нужно понять, что заклинило в шее? Нет ли подвывихов позвонков. С моими детьми в детстве случилось именно так. Ничего не предвещало на болезненные ощущения в шее, дочка, было ей лет 8, сидела, смотрела телевизор, повернула голову вправо и «заклинила шея». Где-то 2 дня я мазала мазями, не помогало, спазм, как мне казалось, что это был именно он, не отпускал, обратилась в больницу, оказалось, подвывих.
У сына случилось в три года, я даже экспериментировать не стала, срочно отвезла его в приемный покой ЦРБ. Невролог, он же мануальный терапевт, благо дежурил в этот день (дело было вечером), исправил положение.
Но ригидность мышц особенно затылка, может возникнуть на фоне инфекционных заболеваний (корь, краснуха, полиомиелит), когда организм ослаблен и предрасположен к тяжелому патологическому состоянию менингит.
Все, что касается детей, если не понятная причина мышечных спазмов (напряжение в одном положении, неудобная подушка, миозит или врожденная кривошея), даже не раздумывая обращаться к врачу, интернет не поможет. Врач назначит правильное лечение, исключив вирусную инфекцию, (массаж, физиотерапию, лекарственную терапию, мануального терапевта, ЛФК, воротник Шанца).
Первая помощь ребенку нужно оказать обезболивающим Максиколд, свечи Парацитомол, суспенция Ибупрофен разрешается, по инструкции, детям с 3 месяцев.
Мази практически все противопоказаны до 7-12 лет, гомеопатические до 3 лет в связи с отсутствием клинических данных («Траумель С», «Алором»).
Мышечный спазм в шее лечение и диагностика
Диагностика
К врачу нужно обращаться при длительности спазмов более 2 дней.
А если они несут агрессивный характер, то незамедлительно.
Для постановки правильного диагноза, желательно найти грамотного невролога, чтобы обследование было правильным, который найдет причину вызывающие спазмы и расскажет, как лечить.
Если нужно, назначают электромиографию, чтобы оценить работу двигательных нейронов. МРТ головного и спинного мозга.
Лекарственная терапия и физиотерапия
Мышечный спазм мышц лучше лечить в комплексной терапии, назначают: иглоукалывание, мануальную терапию, фармакопунктуру, криотерапию, банки, массаж, лекарственная терапия, витамины, мази. Попробовать позаниматься с психологом, подключить релаксацию, медитацию.
Практически все мышечные спазмы напрямую связаны с эмоциональными переживаниями.
Фармакопунктура-это введение лекарственных веществ в биологически активные точки с целью профилактики и лечения осложнений при остеохондрозе. При нарушении расслабления образуются триггерные точки, в которых появляется боль, и при помощи микроигл с нужным лекарством от них избавляются.
- Криотерапия-действие низких температур.
- Жесткий массаж больной области.
- К лекарственной терапии относятся миорелаксанты, противовоспалительные, витамины содержащие минералы.
Препараты, снимающие мышечный спазм разделяются на категории.
- Расслабляющие и снимающие (миорелаксанты) симптомы.
- Обезболивающие.
- Комбинированные (расслабляют, снимают, обезболивают).
- Противовоспалительные.
Миорелаксанты для снятия мышечного спазма
Миорелаксанты расслабляют поперечнополосатую мускулатуру за счет блокировки нейромышечного импульса. Разделяются на центральное и периферическое воздействие.
В нашем случае при спазмах шейного отдела используются миорелаксанты центрального воздействия. Эта группа препаратов не лечит, а дает возможность во время расслабления мышц провести манипуляцию массажа или мануальную терапию. Действие препаратов делятся на:
- ультракороткое — от 5 до 7 мин.;
- короткое — до 20 мин.;
- среднее – до 40 мин.;
- длительное – более 40 мин.
Помните, что без назначения врача ими пользоваться нельзя, большой перечень противопоказаний.
Обезболивающие
Обезболивающие препараты, принимают при сильных, глубоких спазмах, когда боль обретает невыносимый характер. В лекарствах присутствует большое количество лидокоина, анальгина: «Мильгамма», «Мелоксикам», «Новокаин» и много других препаратов.
Комбинированные, самые распространенные в назначении в виде инъекций и таблеток. Рекомендуют «Мидокалм», препарат сразу снимает спазм и обезболивает. Из современных препаратов в таблетках «Сирдалуд», его аналог «Тизалуд».
Противовоспалительные
Противовоспалительные нестероидные препараты (НВСП) — «Ибупрофен», «Баклофен», «Диклофенак» и др.
Физиотерапевтическое лечение применяется вакуумными банками. Они отлично влияют на кровообращение и лимфоток в больной области.
Мази снимают окоменение и являются противовоспалительным, обезболивающим средством: «Долгит», «Капсикам», «Фастум гель», «Финалгон», «Кетанол», «Цель Т».
Витаминотерапия
Обязательно принимать комплексы витаминов, минералов кальция, магния, натрия, калия. Их суточная норма в организме предотвращает судороги.
Методика доктора Шишонина поможет укрепить глубокие мышцы шеи, чтобы спазмы не беспокоили, они должны быть в «боевой готовности», то есть, сильными, эластичными, хорошо растягиваться.
Снятие мышечного спазма — релаксация Джекобсона

Чтобы снять мышечный спазм автор рекомендует научиться понимать чувство напряжения и полного расслабления.
Правила методики Джекобсона.
- Никто не мешает. Удобная одежда.
- Каждые 4 дня учить и запоминать вместе с мышцами по одному упражнению.
- Время занятия не больше 15 минут.
- Упражнение повторять по 5 раз.
- При напряжении нельзя допускать боль, дискомфорт.
Заниматься можно всей семьей, ребенку будет очень интересно.
Посмотрите видео методики расслабления (смотреть с 11 минуты).
Первая помощь самому себе при спазме шеи
Что делать если мышечный спазм случился?
- Выбрать удобное положение, что бы можно было расслабиться.
- Постараться крепко зажать, как бы укоротить сведенную мышцу.
- Приложить холод на область сведенных мышц (лед, замороженный пакет с продуктами).
- После расслабления разогреть массажными приемами мышцу. На икры ног сделать тугую повязку.
- У кого судороги периодически повторяются, принимают лекарственные препараты снимающие симптомы за считанные минуты.
При частых повторах обязательно обратитесь к врачу.
Заключение
Мышечный спазм шеи под влиянием различных факторов может появиться у любого жителя планеты, уж очень он непредсказуем и подстраховаться, как бы не стараться, не всегда получается. Чаще всего с этим заболеванием живут всю жизнь.
Я искренни желаю, чтобы у вас не возникли эти симптомы, но если они вдруг появятся, то грамотно справитесь с приступами воспользовавшись моими советами.
Статью на этом заканчиваю. Если статья была полезна, поделитесь с друзьями и подпишитесь на обновления. Расскажите о своих спазмах и как получалось от них избавиться?
Берегите себя и свой позвоночник!
zdorovie-oda.ru




























 В результате их прогрессирования происходит сбой в работе иммунитета, что приводит к тому, что организм не способен самостоятельно противостоять действию патогенных агентов.
В результате их прогрессирования происходит сбой в работе иммунитета, что приводит к тому, что организм не способен самостоятельно противостоять действию патогенных агентов.


 Если причиной возникновения воспалительного процесса послужили патогенные микроорганизмы, обязательным является применение антибиотиков широкого спектра действия. Это могут быть тетрациклины или пенициллины. При обнаружении специфической флоры назначают соответствующую терапию, к примеру, противотуберкулезные препараты. Иногда необходимо применение противогрибковых средств.
Если причиной возникновения воспалительного процесса послужили патогенные микроорганизмы, обязательным является применение антибиотиков широкого спектра действия. Это могут быть тетрациклины или пенициллины. При обнаружении специфической флоры назначают соответствующую терапию, к примеру, противотуберкулезные препараты. Иногда необходимо применение противогрибковых средств.









 Неправильный прикус провоцирует громкий хруст в области височно-нижнечелюстного сустава.
Неправильный прикус провоцирует громкий хруст в области височно-нижнечелюстного сустава. Воспалительные процессы сопровождаются болью и отечностью.
Воспалительные процессы сопровождаются болью и отечностью. Боль усиливается даже при незначительном движении
Боль усиливается даже при незначительном движении На запущенных стадиях болезни происходят непоправимые дегенеративные изменения в суставе.
На запущенных стадиях болезни происходят непоправимые дегенеративные изменения в суставе. Препарат снимет боль и воспаление.
Препарат снимет боль и воспаление. Воздействие тока ускоряет процесс действия лечащего средства.
Воздействие тока ускоряет процесс действия лечащего средства. Средство поможет снять симптомы воспаления.
Средство поможет снять симптомы воспаления.




 МАЛЬЧИКИ. На определенном этапе развития яички у эмбриона мужского пола находятся недалеко от почек, затем, когда они спускаются в мошонку, ими за собой увлекается кусочек брюшины. Таким образом, происходит образование в мошонке кармашка, состоящего из соединительной ткани (влагалищного отростка брюшины). К моменту рождения он зарастает и превращается в тяж. В некоторых случаях этот отросток не зарастает, и в него из брюшины выпадают органы. У мальчиков в 60% случаев встречаются правосторонние паховые грыжи, в 30% — левосторонние и в 10% — двусторонние. У мальчиков встречаются паховые и пахово-мошоночные грыжи.
МАЛЬЧИКИ. На определенном этапе развития яички у эмбриона мужского пола находятся недалеко от почек, затем, когда они спускаются в мошонку, ими за собой увлекается кусочек брюшины. Таким образом, происходит образование в мошонке кармашка, состоящего из соединительной ткани (влагалищного отростка брюшины). К моменту рождения он зарастает и превращается в тяж. В некоторых случаях этот отросток не зарастает, и в него из брюшины выпадают органы. У мальчиков в 60% случаев встречаются правосторонние паховые грыжи, в 30% — левосторонние и в 10% — двусторонние. У мальчиков встречаются паховые и пахово-мошоночные грыжи. Если в паховой области возникает припухлость, то в грыжевой мешок попадает петля кишки. Возможно ущемление этой петли в паховом канале. Тогда отмечается нарушение кровоснабжения в кишечной петле, что достаточно быстро можно привести к тому, что наступит омертвение (некроз) кишечной стенки и разовьется перитонит.
Если в паховой области возникает припухлость, то в грыжевой мешок попадает петля кишки. Возможно ущемление этой петли в паховом канале. Тогда отмечается нарушение кровоснабжения в кишечной петле, что достаточно быстро можно привести к тому, что наступит омертвение (некроз) кишечной стенки и разовьется перитонит.


























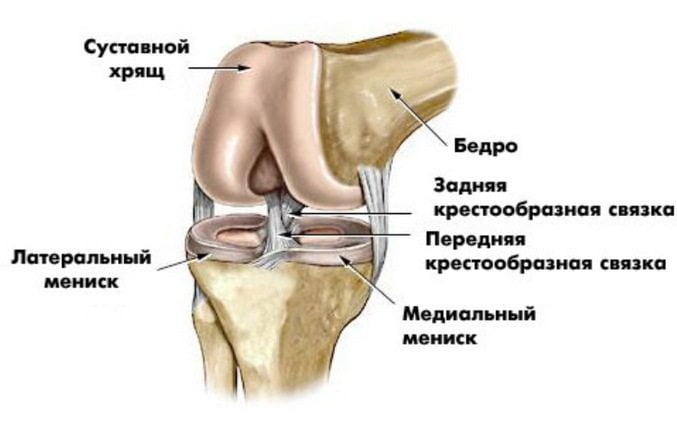
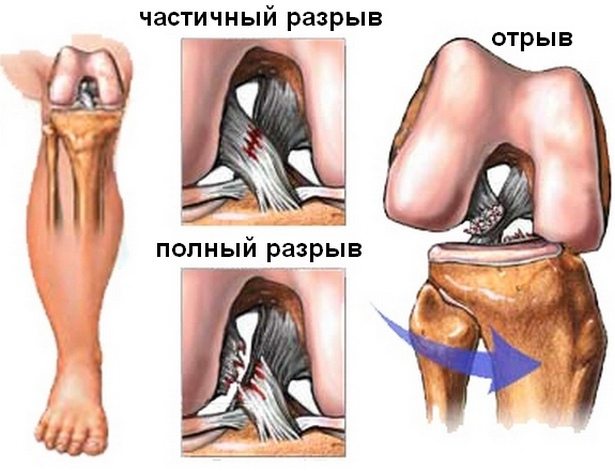


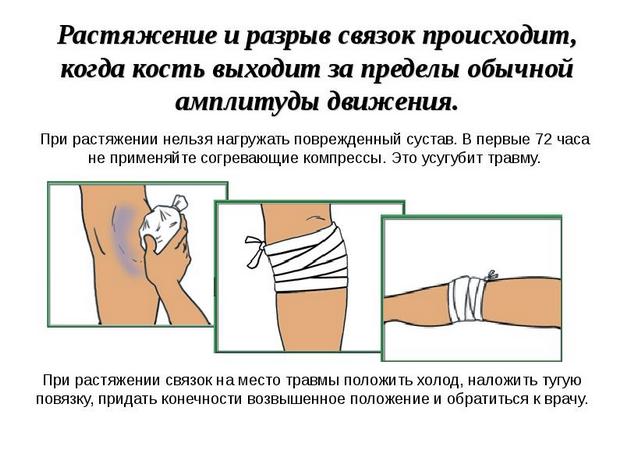
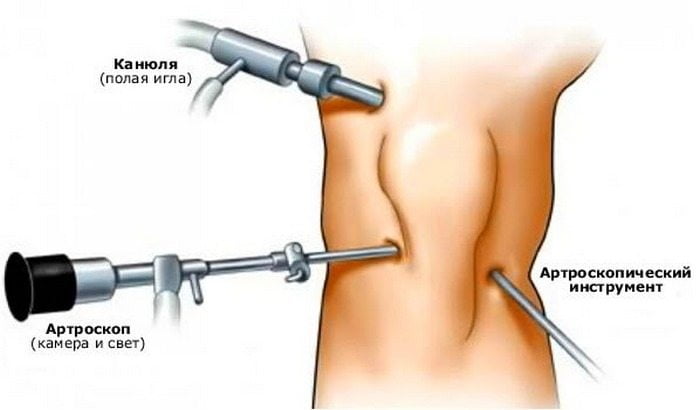
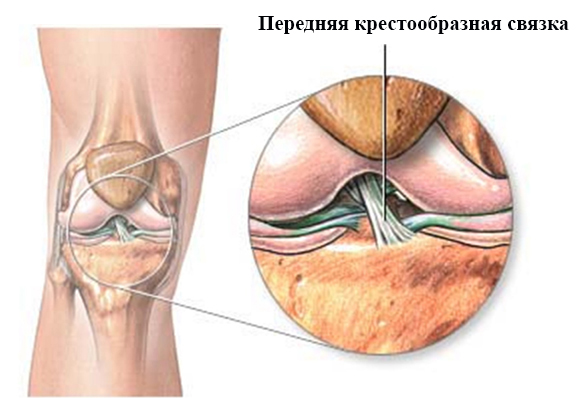
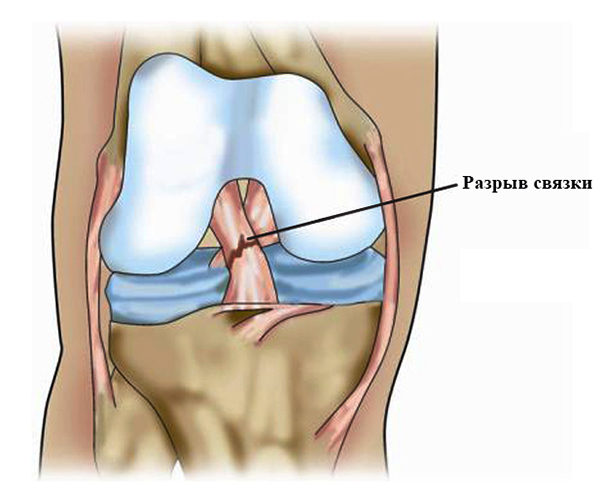
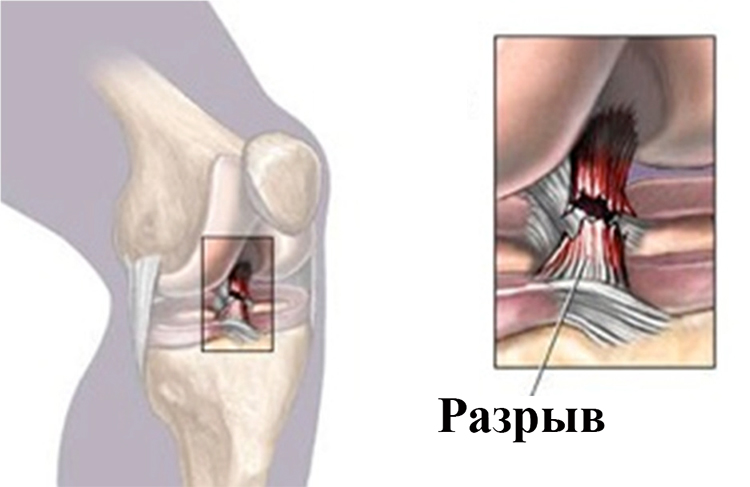
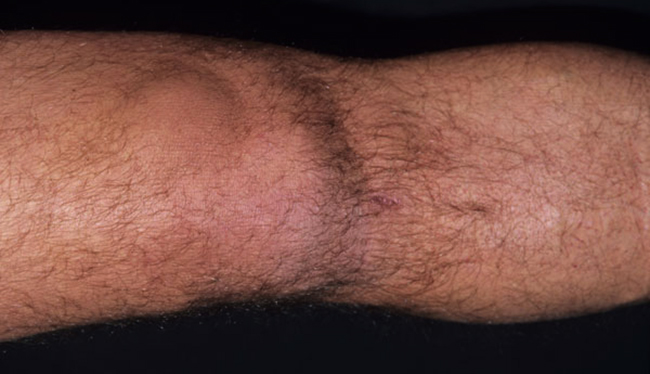




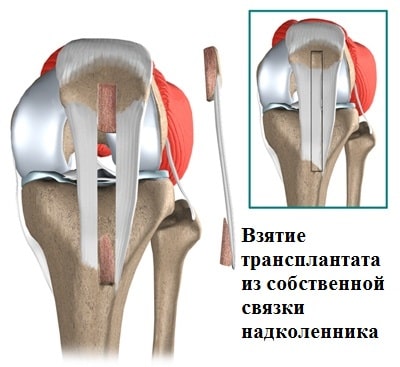
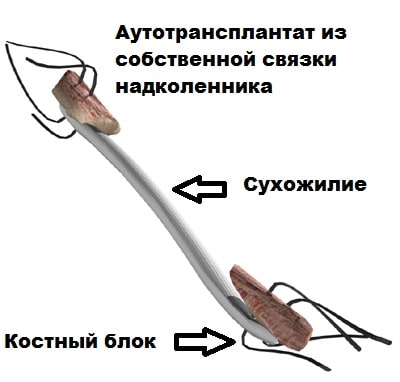
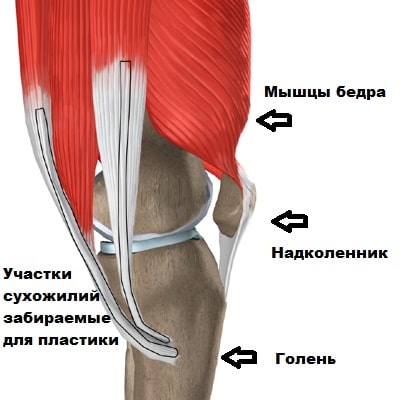
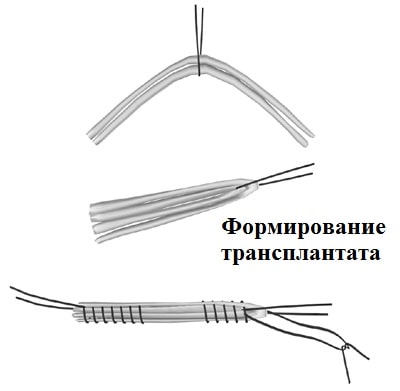
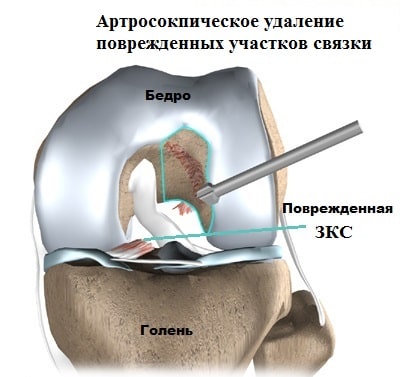
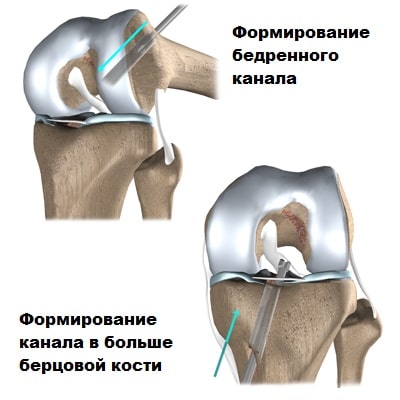
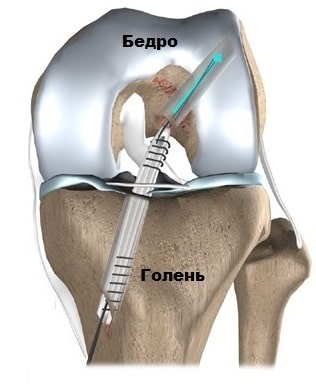
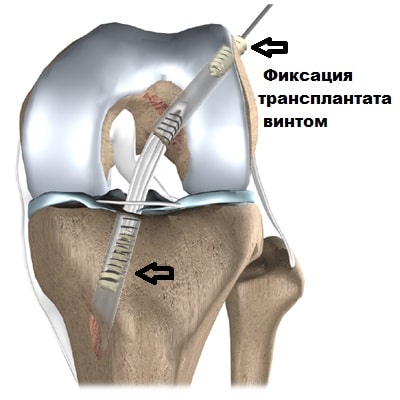

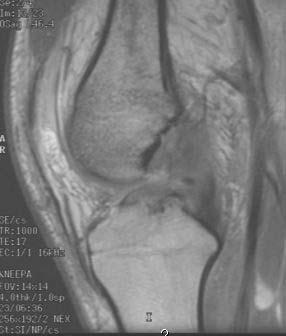
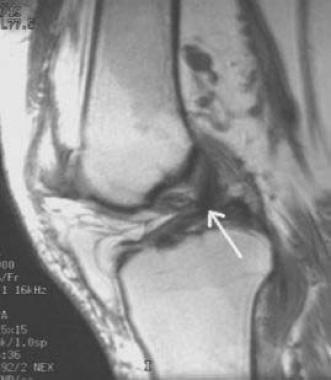
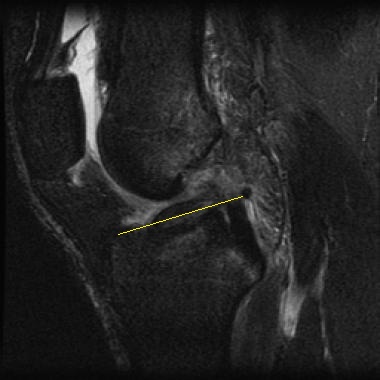
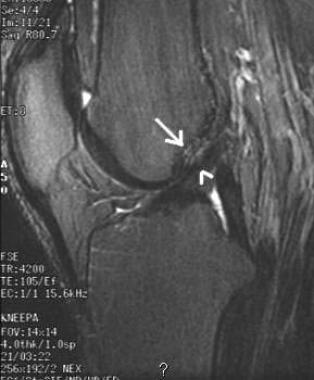
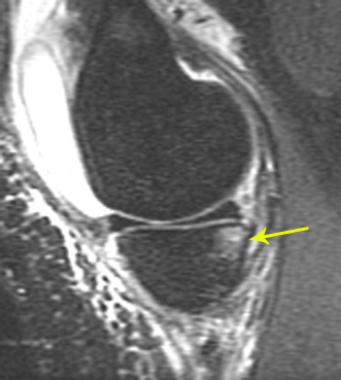
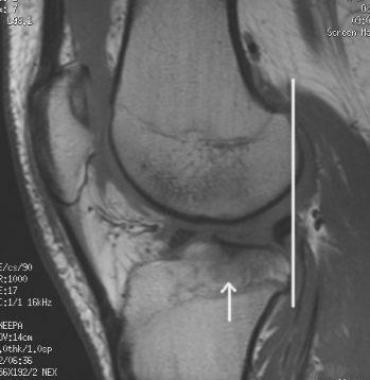
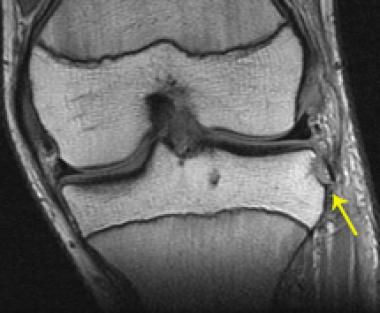
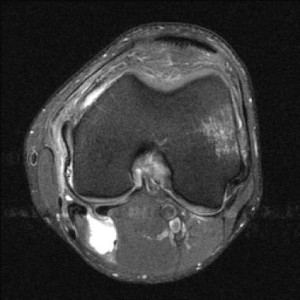
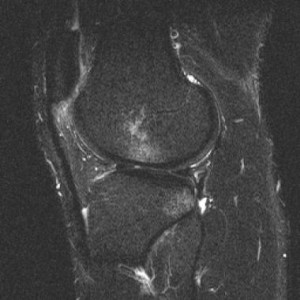
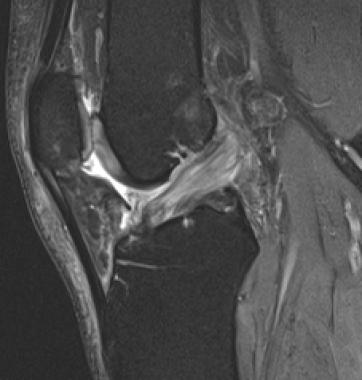




 «Суставит» — средство лечения и восстановления суставов
«Суставит» — средство лечения и восстановления суставов Окопник — старинное средство лечения болей в суставах
Окопник — старинное средство лечения болей в суставах «Суставит» поможет восстановиться после перенесенной травмы
«Суставит» поможет восстановиться после перенесенной травмы Нанесение крема на больные суставы должно быть регулярным
Нанесение крема на больные суставы должно быть регулярным











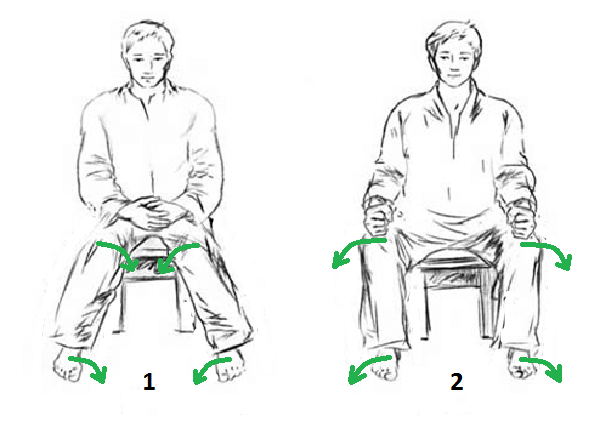
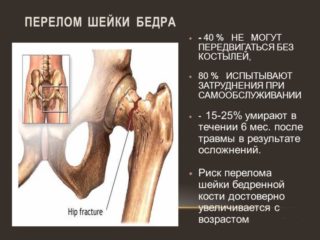 Восстановление после операции при переломе шейки бедра – достаточно сложный и длительный процесс. Если молодой организм справляется с задачей относительно быстро, то у пожилых людей реабилитация может затянуться на более продолжительный срок. Это связано с возрастными изменениями их организма: замедляются обменные процессы, ухудшается регенерация тканей, кости становятся хрупкими и ломкими. Ситуация усугубляется развитием сопутствующих патологий, например, сахарного диабета и старческой деменции. У пациентов преклонного возраста чаще возникают осложнения после проведенной операции.
Восстановление после операции при переломе шейки бедра – достаточно сложный и длительный процесс. Если молодой организм справляется с задачей относительно быстро, то у пожилых людей реабилитация может затянуться на более продолжительный срок. Это связано с возрастными изменениями их организма: замедляются обменные процессы, ухудшается регенерация тканей, кости становятся хрупкими и ломкими. Ситуация усугубляется развитием сопутствующих патологий, например, сахарного диабета и старческой деменции. У пациентов преклонного возраста чаще возникают осложнения после проведенной операции.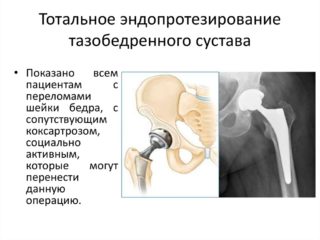 Восстановительный период после перелома независимо от возраста больного – это всегда тяжелый труд самого пациента и окружающих его людей. Сколько он будет длиться, зависит от вида травмы и настроя самого больного.
Восстановительный период после перелома независимо от возраста больного – это всегда тяжелый труд самого пациента и окружающих его людей. Сколько он будет длиться, зависит от вида травмы и настроя самого больного.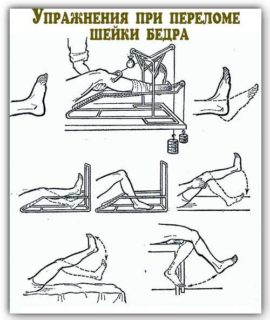 Программа реабилитации после перелома шейки бедра без операции включает в себя такие этапы:
Программа реабилитации после перелома шейки бедра без операции включает в себя такие этапы:
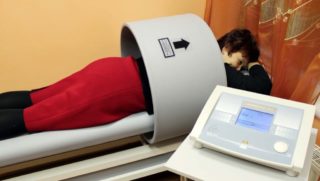
 Ежедневно больной должен употреблять:
Ежедневно больной должен употреблять:
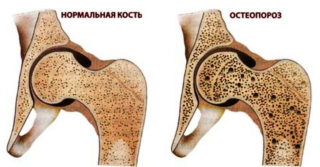



 Следующий компонент лечения – воздействие на сустав руками. Его цель – активизировать кровообращение в области поражения, восстановить упругость прилегающих сухожилий, эластичность суставной сумки и обеспечить условия для регенерации сустава.
Следующий компонент лечения – воздействие на сустав руками. Его цель – активизировать кровообращение в области поражения, восстановить упругость прилегающих сухожилий, эластичность суставной сумки и обеспечить условия для регенерации сустава.











 Загрузка…
Загрузка…
 Скелет ребенка еще не сформирован, хрящевые ткани позвонков слабее, чем у взрослого. Также не развиты мышцы спины. Перегрузки могут возникать из-за длительного ношения тяжелого портфеля, особенно если он подобран неправильно. Особую опасность представляют мягкие рюкзаки, которые дети носят на одном плече. Нагрузка распределяется неравномерно, одни мышцы всегда находятся в постоянном напряжении, другие расслаблены. Из-за неправильного физиологического положения спины появляются боли. Если процесс распространяется только на мышцы, то исправить ситуацию легко. Нужно подобрать ребенку ранец с ортопедической спинкой и широкими лямками.
Скелет ребенка еще не сформирован, хрящевые ткани позвонков слабее, чем у взрослого. Также не развиты мышцы спины. Перегрузки могут возникать из-за длительного ношения тяжелого портфеля, особенно если он подобран неправильно. Особую опасность представляют мягкие рюкзаки, которые дети носят на одном плече. Нагрузка распределяется неравномерно, одни мышцы всегда находятся в постоянном напряжении, другие расслаблены. Из-за неправильного физиологического положения спины появляются боли. Если процесс распространяется только на мышцы, то исправить ситуацию легко. Нужно подобрать ребенку ранец с ортопедической спинкой и широкими лямками. Боли в спине из-за перегрузок часто возникают у детей, занимающихся спортом, например при прыжках. Особенно это характерно для первого времени, пока организм не привык к нагрузкам. Родители в погоне за спортивными достижениями своего чада совсем забывают о его здоровье, пытаются водить его на изнурительные тренировки каждый день. Мышцы и связки не успевают восстанавливаться, поэтому у маленького спортсмена возникают хронические боли. Чтобы устранить болевой синдром, нужно правильно выстроить режим тренировок и отдыха, чтобы у ребенка было время на восстановление сил.
Боли в спине из-за перегрузок часто возникают у детей, занимающихся спортом, например при прыжках. Особенно это характерно для первого времени, пока организм не привык к нагрузкам. Родители в погоне за спортивными достижениями своего чада совсем забывают о его здоровье, пытаются водить его на изнурительные тренировки каждый день. Мышцы и связки не успевают восстанавливаться, поэтому у маленького спортсмена возникают хронические боли. Чтобы устранить болевой синдром, нужно правильно выстроить режим тренировок и отдыха, чтобы у ребенка было время на восстановление сил. Гиподинамия – это бич современного общества. Вопреки своей природе, которая предполагает большую подвижность в детском возрасте, ребенок проводит много времени за компьютером. Родители боятся отпускать на улицу детей, не находят время водить ребенка в спортивную секцию. Постоянная статическая нагрузка на позвоночный столб становится причиной боли в спине. К этому добавляется отсутствие свежего воздуха, неправильное питание. Совокупность всех факторов провоцирует развитие сколиоза и остеохондроза. Этим объясняется большой процент молодых людей, имеющих серьезные проблемы с позвоночником.
Гиподинамия – это бич современного общества. Вопреки своей природе, которая предполагает большую подвижность в детском возрасте, ребенок проводит много времени за компьютером. Родители боятся отпускать на улицу детей, не находят время водить ребенка в спортивную секцию. Постоянная статическая нагрузка на позвоночный столб становится причиной боли в спине. К этому добавляется отсутствие свежего воздуха, неправильное питание. Совокупность всех факторов провоцирует развитие сколиоза и остеохондроза. Этим объясняется большой процент молодых людей, имеющих серьезные проблемы с позвоночником. Врачи рекомендуют спать на твердой поверхности. Особенно это важно для детей, так как их позвоночник легко подвергается деформации.
Врачи рекомендуют спать на твердой поверхности. Особенно это важно для детей, так как их позвоночник легко подвергается деформации. Миозит — это воспалительный процесс в мышцах спины. Он может быть первичным, то есть появляться из-за ушиба или нахождения на сквозняке, или вторичным, причиной которого бывают инфекции типа гриппа или ангины. Болевой синдром возникает в определенном участке спины, мышцы напряжены, боль усиливается при пальпации. Также может быть припухлость и отечность в месте поражения.
Миозит — это воспалительный процесс в мышцах спины. Он может быть первичным, то есть появляться из-за ушиба или нахождения на сквозняке, или вторичным, причиной которого бывают инфекции типа гриппа или ангины. Болевой синдром возникает в определенном участке спины, мышцы напряжены, боль усиливается при пальпации. Также может быть припухлость и отечность в месте поражения. Остеохондроз
Остеохондроз

 Для уточнения диагноза назначают следующие методы обследования:
Для уточнения диагноза назначают следующие методы обследования: Если боли вызваны длительным статическим напряжением, то ребенку рекомендуют дозированные физические нагрузки, нормализацию режима дня. При болях, вызванных перегрузками, нужно снизить интенсивность спортивных тренировок. Также поможет расслабляющий массаж.
Если боли вызваны длительным статическим напряжением, то ребенку рекомендуют дозированные физические нагрузки, нормализацию режима дня. При болях, вызванных перегрузками, нужно снизить интенсивность спортивных тренировок. Также поможет расслабляющий массаж.