Нарушение функции височно челюстного сустава – Дисфункция височно-нижнечелюстного сустава (ВНЧС). Синдром Костена. Лечение дисфункции височно-нижнечелюстного сустава, синдром Костена. Атипичная лицевая боль. Миофасциальный болевой синдром
Нарушения височно-нижнечелюстного сустава и их последствия
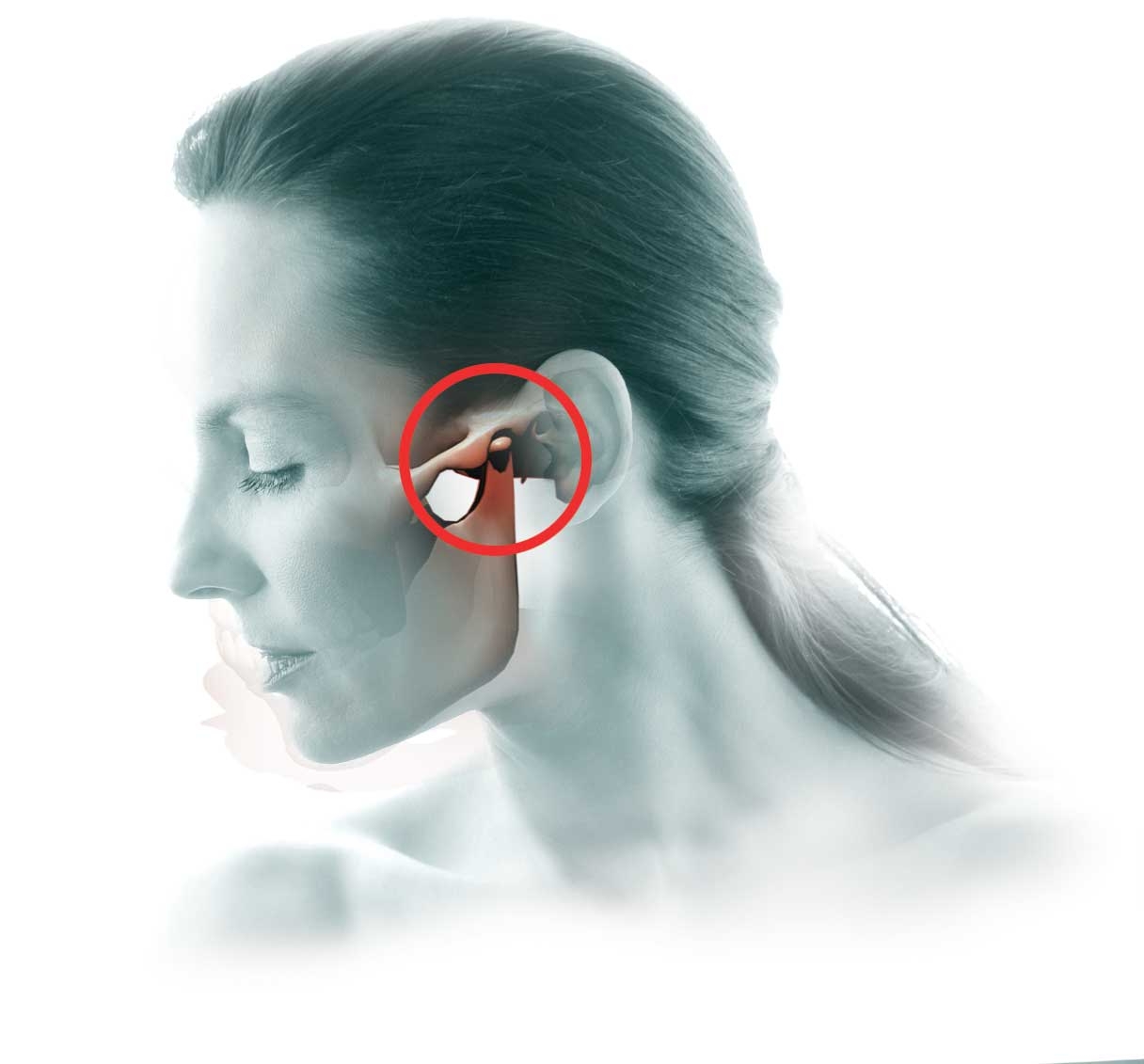 Височно-нижнечелюстной сустав (ВНЧС) – парный сустав, образуется головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости. Головки нижней челюсти сходятся под тупым углом у переднего края большого затылочного отверстия. ВНЧС обеспечивает движение нижней челюсти и представляет собой комплексную деятельность организма в виде, жевания, глотания, разговора, зевания. Жевательные мышцы обеспечивают точное движение сустава безошибочным образом, если нет нарушения функции (дисфункция ВНЧС)
Височно-нижнечелюстной сустав (ВНЧС) – парный сустав, образуется головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости. Головки нижней челюсти сходятся под тупым углом у переднего края большого затылочного отверстия. ВНЧС обеспечивает движение нижней челюсти и представляет собой комплексную деятельность организма в виде, жевания, глотания, разговора, зевания. Жевательные мышцы обеспечивают точное движение сустава безошибочным образом, если нет нарушения функции (дисфункция ВНЧС)
По данным ВОЗ около 40% населения в возрасте от 20-50 лет страдают дисфункцией ВНЧС. Но далеко не каждый человек обращается за помощью к врачу-гнатологу или остеопату с жалобами на сустав, предпочитая посещать других врачей с головными болями, утомлением, приступами страха, давлением… Дисфункция проявляет себя в виде неврологической клиники: головная боль, головокружение, щелчки и хруст сустава, напряжение мышц, спазмы в области головы шеи, горла. Отологическая клиника: шум, звон, заложенность ушей, снижение слуха. Но существуют и другие, скрытые и отдалённые последствия дисфункции ВНЧС:
- Шейный лордоз. Нарушение осанки, когда шея чрезмерно выпрямляется или наоборот голова заметно выступает относительно тела человека.
- Искривление в крестцово-подвздошном сочленении (кости таза) как следствие, изменение длины конечностей.
С болями и головокружениями казалось бы, понятно: голова, ухо, сустав. Всё близко, всё взаимодействует. Но какое влияние оказывает ВНЧС на весь опорно-двигательный аппарат, тем более на длину конечностей?
ВНЧС является структурой одного комплекса – СТОМАТОГНОСТИЧЕСКОЙ системы. Стоматогностическая система – комплекс взаимодействий структур и функций головы и шеи. Включает компоненты костей черепа, нижней челюсти, подъязычной кости, ключицы и грудины, мышцы и связки, суставы, сосудистую, лимфатическую и нервную систему обеспечения, а также мягкие ткани головы и зубы. Кроме того она имеет связь с крестцом и копчиком через твёрдую мозговую оболочку. В системе всё взаимосвязано и зависит от нормального функционирования всех её частей.*
 Основные функции стоматогностической системы:
Основные функции стоматогностической системы:
- Обеспечение основных функций организма: жевание, глотание, кусание, речь, дыхание.
- Участие в поддержании статики: механизм походки, шейный, позвонковый и мышечный баланс, баланс таза, равновесие.
- Влияние на краниальную (черепную) функцию – особенно височной кости.
- Влияние на функции нервной, эндокринной, лимфатической систем.
Рассмотрим основные функции организма: жевание, глотание, речь, дыхание. Эти основные функции организма производятся с помощью движения нижней челюсти. Движение нижней челюсти обеспечивается перемещением головки нижней челюсти в суставной ямке ВНЧС, с помощью височной, жевательных, крыловидных, подъязычных и других мышц. Линия смыкания зубов – окклюзионная плоскость, или просто прикус, в норме должны находиться параллельно плоскостям всего опорно-двигательного аппарата. Основные плоскости которого проходят через зрачки, линию смыкания зубов, второй и третий шейный позвонок, лопатки, гребни подвздошных костей, колени и лодыжки. Параллельность линий свидетельствует о здоровье опорно-двигательного аппарата и зубочелюстной системы. Изменение в любой из плоскостей приводит к изменениям в других плоскостях. Поэтому нарушение окклюзионной плоскости относительно других может вызывать боли и негативные изменения в совершенно неожиданных частях организма.
Нарушения окклюзии в результате стираемости зубов, врождённых патологий прикуса, а чаще, неадекватного стоматологического лечения или протезирования, неумелого использования брекет-системы, неправомерного удаления здоровых зубов, приводят к ответным нарушениям в шейном отделе позвоночника и спазму мышц задней поверхности шеи. Длительный спазм приводит к структурным изменениям в мышце, укорачивая ее, и она теряет свою способность сокращаться и расслабляться. Спазм мышцы приводит к спазму жевательной и мимической мускулатуры. Таким образом, для организма спазм мышц с одной стороны является патологическим процессом, который приводит к спазму в другой области. Например, в поддержке статики участвует височная мышца, её синергистом являются жевательные мышцы. Эти мышцы содержат большое количество проприорецепторов (чувствительных волокон). Постоянный поток нервных импульсов от проприорецепторов участвует в регуляции вертикального положения тела. Нарушение окклюзии (прикуса) приводит к несбалансированному движению нижней челюсти и челюстно-лицевой мускулатуры, в т.ч. жевательной и височной мышц. Изменение потока нервных импульсов, вследствие дисфункций ВНЧС, вызывает искривления позвоночника в шейном отделе и крестцово-подвздошном сочленении, что приводит к скручиванию таза и изменению длинны конечностей.
 Дисбаланс в ВНЧС посылает негативный стимул и в нервную систему 24 часа в сутки, 7 дней в неделю. Любая аномалия прикуса изменяет направление действия силы в черепе. Например, преждевременный контакт на боковых зубах вызывает нескоординированное движение мышц и извращение передачи нервного импульса в мозг. Нескоординированные движения мышц часто вызывают напряжение фасций шеи. Узлы симпатического ствола вегетативной нервной системы лежат кпереди от предпозвоночной фасции шеи. Так дисфункция ВНЧС, вызывая напряжение фасций шеи, может раздражать шейные симпатические коммуникации, провоцируя рефлекторный спазм сосудов головы. Спазм сосудов головы вызывает нарушение кровоснабжения мозжечка, что проявляется нарушением координации, головокружениями – как следствие тревожные состояния. Дисфункция ВНЧС вызывает торсию (torsio; лат. “вращение, скручивание”) височной кости, в которой располагается лабиринт с вестибулярным аппаратом. Изменения в вестибулярном аппарате приводит к нарушению равновесия и головокружениям. Заложенность носа может так же быть взаимосвязана с дисфункцией ВНЧС. Вследствие укорочения фасций мышц шеи происходит нарушение лимфооттока и оттока венозной крови от головы. Проявлятся это может в виде тканевого отёка в области носовых ходов, так как эта область богата кровеносными сосудами. Заболевания височно-нижнечелюстного сустава имеют следующие причины:
Дисбаланс в ВНЧС посылает негативный стимул и в нервную систему 24 часа в сутки, 7 дней в неделю. Любая аномалия прикуса изменяет направление действия силы в черепе. Например, преждевременный контакт на боковых зубах вызывает нескоординированное движение мышц и извращение передачи нервного импульса в мозг. Нескоординированные движения мышц часто вызывают напряжение фасций шеи. Узлы симпатического ствола вегетативной нервной системы лежат кпереди от предпозвоночной фасции шеи. Так дисфункция ВНЧС, вызывая напряжение фасций шеи, может раздражать шейные симпатические коммуникации, провоцируя рефлекторный спазм сосудов головы. Спазм сосудов головы вызывает нарушение кровоснабжения мозжечка, что проявляется нарушением координации, головокружениями – как следствие тревожные состояния. Дисфункция ВНЧС вызывает торсию (torsio; лат. “вращение, скручивание”) височной кости, в которой располагается лабиринт с вестибулярным аппаратом. Изменения в вестибулярном аппарате приводит к нарушению равновесия и головокружениям. Заложенность носа может так же быть взаимосвязана с дисфункцией ВНЧС. Вследствие укорочения фасций мышц шеи происходит нарушение лимфооттока и оттока венозной крови от головы. Проявлятся это может в виде тканевого отёка в области носовых ходов, так как эта область богата кровеносными сосудами. Заболевания височно-нижнечелюстного сустава имеют следующие причины:
- Неправильный прикус (окклюзия) – смыкание зубов, при котором происходит нарушение формы и функции зубочелюстной системы. Это проявляется в виде деформации окклюзионной поверхности зубов с блокадой движения нижней челюсти. Что может привести к патологической стираемости зубов, функциональной перегрузке ВНЧС и жевательной мускулатуры. Наиболее распространённая проблема ВНЧС-это снижение высоты прикуса. Что обусловлено несколькими факторами: нарушение прорезывания зубов, бруксизм, преждевременная утрата молочных или постоянных зубов, врождённое отсутствие группы зубов, микродонтиия (мелкие зубы), патологическая стираемость эмали, нарушение вертикального размера зубов вследствие работы стоматолога. Изменение положения ВНЧС при неграмотном ортодонтическом лечении, неправомерное или вынужденное удаление, разрушение зубов.
- Стресс (перенапряжение, сильное сжатие зубов).
- Травма челюсти (переломы лицевых костей и челюсти) .
- Эндокринные, обменные нарушения, инфекционные заболевания.
- Чрезмерные физические нагрузки.
- Вредные привычки (грызть ногти, неправильно держать телефон и т.п.)
 Симптомы заболеваний височно-нижнечелюстного сустава:
Симптомы заболеваний височно-нижнечелюстного сустава:
- Головная боль, спазмы в лицевых мышцах и области челюсти.
- Щелчки, хруст, скрежет при движении челюсти.
- Боль, заложенность и звон в ушах.
- Увеличение подчелюстных лимфатических узлов.
- Головокружение.
Влияние заболеваний ВНЧС на здоровье человека далеко не изучены, в отличие от методов диагностики, лечения и восстановления ВНЧС врачом-гнатологом. В большинстве случаев достаточно прозрачной корректирующей каппы чтобы избавить себя от множества настоящих и будущих проблем со здоровьем.
Симптоматика, обследование и прогноз при дисфункции височно-челюстного сустава
Мышечно-суставная дисфункция височно-челюстного сустава (ВНЧС) — патология, характеризующаяся нарушениями функционального характера. Пациента беспокоит множество неприятных явлений, таких как:
- выраженный болевой синдром, при котором боль распространяется не только на челюстной орган, но и на шею или виски;
- щелкающие звуки при движении суставом;
- шум в ушах;
- отсутствие аппетита;
- сужение объема подвижности суставного соединения.
Поскольку симптоматика далеко не всегда бывает яркой и обычно не проявляется на начальных стадиях, пациенты порой пытаются прибегать к домашнему лечению народными средствами наподобие рыбьего жира. Они запаздывают с получением квалифицированной медицинской помощи, что, безусловно, не является благом. Игнорировать патологию опасно — это может грозить тяжелыми осложнениями. Пациентов интересует патогенез ДВНЧС, вопрос ее дифференциации от других болезней челюсти. Они нуждаются в рекомендациях относительно того, что нужно делать при подозрении на патологические изменения данного характера.
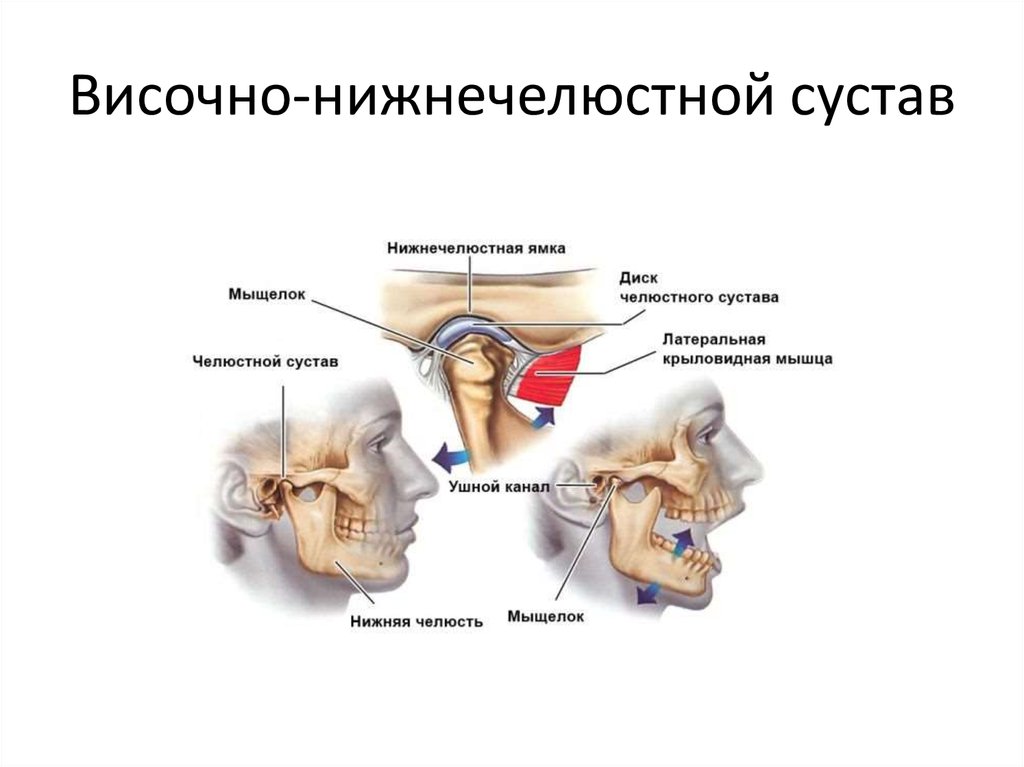
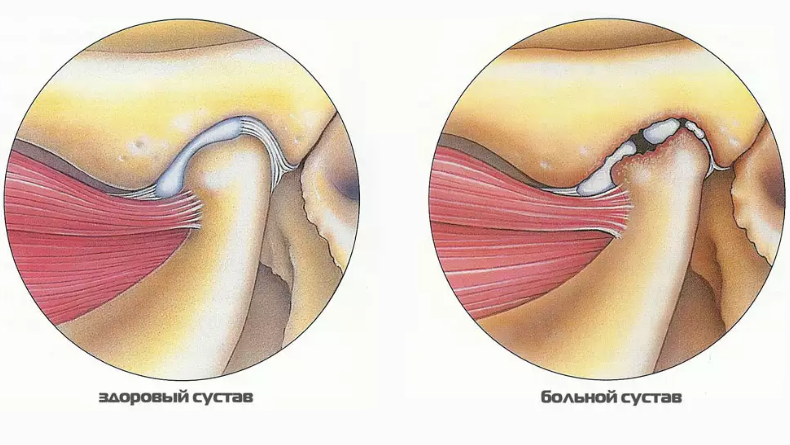
 Разрушение структуры суставного хряща при артрозе
Разрушение структуры суставного хряща при артрозеДисфункция ВНЧС
Данный недуг имеет код К07.6 по классификатору МКБ-10 и является наиболее распространенной патологией челюсти. Ее сущность состоит в проблеме координации деятельности сустава из-за изменения окклюзии и расположения составных частей сочленения. Иногда патологию также называют дисфункцией нижней челюсти.
Утверждается, что около половины посетителей стоматолога имеет те или иные проявления ДВНЧС. Сложность в том, что она представляет собой мультидисциплинарное заболевание. Это может затруднять определение симптомов как маркеров обсуждаемого недуга. Также данная особенность заставляет привлекать к процессу терапии специалистов других областей, в частности неврологов.
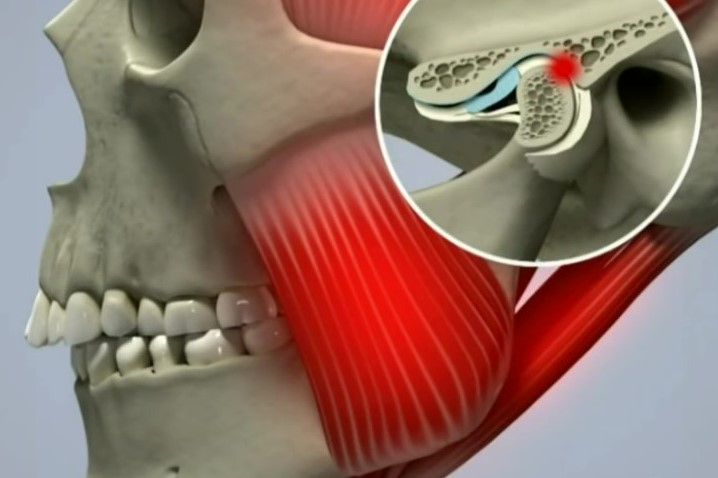
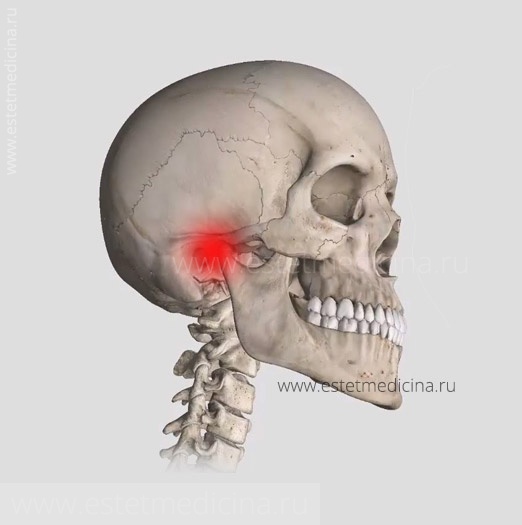
 Локализация височно-нижнечелюстного сустава и области, подверженные болевому синдрому
Локализация височно-нижнечелюстного сустава и области, подверженные болевому синдромуПричины
Сейчас многие медики сходятся на том, что рассматриваемая болезнь вызывается совокупностью следующих факторов:
- неправильного расположения компонентов сустава в пространстве;
- повышенного тонуса жевательной мускулатуры;
- окклюзионных нарушений.
Также часто говорят о влиянии врожденного анатомического фактора. Имеются в виду определенные особенности строения сочленения — негармоничное соотношение размеров головки сустава и выемки. Они предрасполагают к будущему возникновению дисфункции сустава, особенно при наличии повышенных нагрузок на челюсти.
Существует несколько теорий о происхождении и причинах рассматриваемого расстройства.
Окклюзионная теория патологии
Окклюзионно-артикуляционная концепция объясняет возникновение ДВНЧС разнообразными патологиями зубов и челюсти, среди которых могут быть:
- переломы и иные травмы челюсти;
- особенности прикуса;
- повышенная истираемость зубов;
- неправильная установка протезов;
- патологии, влекущие за собой укорачивание альвеолярного отростка.
Миогенная концепция возникновения дисфункции
Миогенная теория, в соответствии со своим названием акцентирует внимание на лицевых мышцах. Согласно ей, мышечная суставная дисфункция возникает вследствие таких патологий, как:
- Чрезмерная нагрузка на жевательную мускулатуру. Часто вызывается склонностью жевать пищу только левой или правой стороной челюстей.
- Тонические спазмы.
Как утверждает эта теория, особенную предрасположенность к заболеванию имеют представители тех профессий, которые предполагают постоянную активность речевого аппарата.
Психогенные причины заболевания
Психогенная теория интерпретирует ДВНЧС как патологию, коренящуюся в повышенном нервно-психическом напряжении субъекта. Это влечет за собой движения челюстями, призванные разрядить нервное напряжение и создающие высокую нагрузку на челюстные суставы, что приводит к накапливающимся микротравмам мышц и хрящевой ткани.
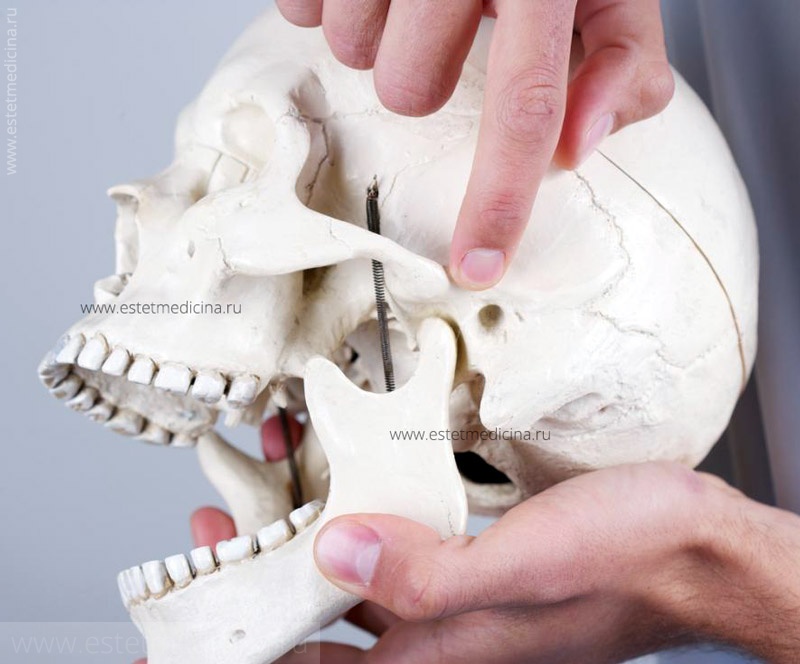
 Суставная капсула и близлежащие связки
Суставная капсула и близлежащие связкиСимптомы
Впервые связь нарушений функции ВНЧС с патологиями слуха открыл Дж. Костен в тридцатых годах прошлого века. Именно он также описал традиционный комплекс симптомов этой болезни, после чего ее стали называть синдромом Костена. Однако с тех времен прошел почти век, и к настоящему моменту симптоматическое описание недуга расширилось и детализировалось. Сейчас выделяется несколько групп характерных симптомов:
- Затруднения в движении, сопровождающиеся характерным «запиранием». Например, если пациент пытается открыть рот, ему нужно предварительно несколько раз подвигать челюстью и уловить место размыкания сустава.
- Шумовые явления в ушах, инициируемые суставом. Самое характерное — щелкающие звуки при жевании и открывании рта, причем они не всегда сопровождаются болевым синдромом. Иногда щелканье бывает настолько громким, что доходит до ушей находящихся рядом людей. Также можно услышать жалобы на хлопающие и хрустящие звуки.
- Болезненные явления в определенных местах (подъязычных мышцах, висках, жевательных мышцах, шее, ушах, зубах и челюстях, глазах). Также встречаются мигренеподобные боли.
- Нарушение биоритмов и расстройства пищевого поведения. Часто встречаются: светобоязнь, отсутствие аппетита, храп и приступы удушья во сне, трудности с засыпанием, головокружения, упавшее настроение.
 Расположение нижнечелюстного сустава относительно лица
Расположение нижнечелюстного сустава относительно лицаДиагностика
Поскольку дисфункция имеет достаточно широкий диапазон симптомов и комплексную структуру этиологии, ее диагностика при обращении к участковому терапевту или узкоспециализированному медику может вызвать затруднения.
Из-за жалоб на боли в суставах ДВНЧС можно спутать с артритом или артрозом. Об этом часто не имеют понятия и сами пациенты. Им нужно знать, что такой недуг вылечивает совместная работа стоматолога и невролога.
Что происходит на первичном осмотре:
- С больным проводят анамнестическую беседу, анализируют жалобы, образ жизни и возможное влияние профессионального фактора.
- Изучают объем подвижности челюстных суставов и оценивают, насколько широко пациент может открыть рот.
- Прощупывают сустав, чтобы выяснить, возникает ли боль при пальпации.
- Делается слепок челюсти, по которому подготавливают модель, используемую для диагностики.
- Больному назначают следующие виды инструментальных исследований:
- рентген сустава или проведение ультразвукового исследования — с целью изучить состояние тканей сустава;
- магнитно-резонансную томографию — для исследования мышц и связок;
- допплерографию — для изучения артериальной динамики крови.
 Нагрузка на ВНЧС и сопутствующие мышцы
Нагрузка на ВНЧС и сопутствующие мышцыЛечение
В силу сложности описываемого синдрома врачи, к которым могут направлять разных пациентов, пересекаются лишь частично. Обычно в лечении больных с этой дисфункцией участвуют:
- Стоматологи, в том числе зубные хирурги и ортодонты.
- Остеопаты — в тех случаях, когда патологический процесс затрагивает костную ткань в значительной мере.
- Неврологи.
- Мануальные терапевты — при определенных мышечных патологиях.
Больному нужно минимизировать напряжение челюстей, то есть отказаться от нецелесообразной речи. Тем категориям лиц, специфика профессиональной деятельности которых этому противоречит, придется временно завязать с профессией.
Во время проведения терапии пациенту обязательно необходимо позаботиться об образе жизни. Он должен составить максимально сбалансированный рацион из мягкой пищи, требующей малого объема работы челюстей. Для восполнения нехватки микроэлементов пациенты принимают минеральные и витаминные комплексы.
В чем заключается лечение консервативными способами?
Консервативная терапия дисфункции сочленения включает в себя:
- Фармакологическое воздействие:
- прием нестероидных противовоспалительных препаратов пероральным либо инъекционным путем с целью снятия симптомов воспаления;
- использование стероидных гормонов, быстро снимающих воспаление — если НПВП противопоказаны в силу эрозивных повреждений желудочно-кишечного тракта;
- ботулинотерапию;
- инъекции обезболивающих препаратов и миорелаксантов.
- Дозированные упражнения для мышц челюстей по назначению врача.
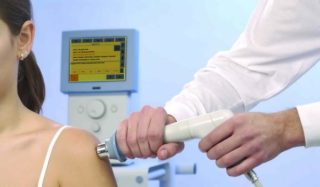
- Физиотерапевтические процедуры (только при отсутствии воспалительного процесса):
- лечение лазером;
- ультразвуковое воздействие;
- электрофорез с медикаментами.
- Стоматологическое лечение, иногда с предварительным ношением специальных шин:
- ликвидацию завышающих пломб;
- установку брекетов;
- повторное или первичное протезирование;
- другие виды процедур ортопедии и ортодонтии.
- Массаж.
- Психотерапию.
Операция
Если по мнению врачей перечисленные меры являются недостаточно эффективными для лечения данного пациента, ему проводят хирургическую операцию. Наиболее распространенными видами вмешательства в данном случае являются удаление боковой крыловидной мышцы, артропластические процедуры и кондилотомия суставной головки нижней челюсти.
 Строение челюстно-височного суставного сочленения
Строение челюстно-височного суставного сочлененияПрогноз и профилактика
При условии раннего обращения к врачу и выполнения всех лечебных мероприятий пациент имеет все шансы восстановить функции челюсти и вернуться к обычной жизни и работе. При этом при лечении нужно учитывать факторы, вызвавшие развитие этой болезни, и не ограничиваться симптоматическими вариантами, такими как ботулинотерапия и прием НПВС. Если пациент не будет лечиться, он рискует заработать осложнения, например полное обездвиживание сустава или развитие в нем дегенеративных изменений.
Профилактика этого заболевания предполагает отслеживание движений сустава, призванных разрядить психический стресс, минимизацию нецелесообразных нагрузок на челюсти и голосовой аппарат, коррекцию прикуса и добросовестно проводимое протезирование зубов, когда в этом возникает необходимость.
Дисфункция височно-нижнечелюстного сустава (ВНЧС): симптомы и лечение
Что такое дисфункция височно-нижнечелюстного сустава (ВНЧС)?
Дисфункция височно-нижнечелюстного сустава означает, что сустав, соединяющий верхнюю и нижнюю челюсти, функционирует неправильно. Этот сустав – один из самых сложных суставов в теле человека, он отвечает за движение нижней челюсти вперед, назад и из стороны в сторону. Любое заболевание, не позволяющее этой сложной системе из мышц, связок, хрящей и костей работать должным образом, называется дисфункцией височно-нижнечелюстного сустава. Часто при дисфункции ВНЧС возникает ощущение, что челюсть щелкает, клацает или даже на мгновение «заклинивает». Зачастую невозможно установить точную причину этого расстройства.
Каковы симптомы дисфункции ВНЧС?
У расстройств дисфункции ВНЧС много признаков и симптомов. Часто трудно с точностью определить наличие дисфункции ВНЧС, поскольку один или несколько из ее симптомов может быть проявлением другого заболевания. Ваш стоматолог может поставить точный диагноз, ознакомившись с вашей медицинской и стоматологической карточкой, проведя клиническое исследование и сделав необходимые рентгеновские снимки.
К наиболее частым симптомам дисфункции ВНЧС относятся следующие:
- Головная боль (часто напоминающая мигрень), боль в ушах, а также боль и давящие ощущения за глазами.
- Клацающий или щелкающий звук, когда вы открываете или закрываете рот.
- Боль, когда вы зеваете, широко открываете рот или жуете
- Если челюсти «заклинивает», они не разжимаются или «выскакивают»
- Слабость мышц челюсти
- Внезапно верхняя и нижняя челюсти начинают смыкаться по-другому
Как лечат дисфункцию ВНЧС?
Хотя и не существует единого метода лечения дисфункции ВНЧС, есть разные способы лечения, следуя которым вы можете существенно уменьшить имеющиеся симптомы. Ваш стоматолог сможет рекомендовать вам один или более из следующих методов.
- Попытайтесь избавиться от мышечного спазма и боли, прикладывая горячие компрессы или принимая такие лекарства, как миорелаксанты, аспирин или другие обезболивающие средства, продающиеся без рецепта, или противовоспалительные медикаменты.
- Уменьшить неблагоприятный эффект сжимания и скрежетания с помощью ношения аппарата, который иногда называют накусочной пластинкой или шиной. Этот изготовленный по размеру вашей полости рта аппарат покрывает верхние зубы и не дает им тереться о нижние.
- Научиться расслабляющим приемам для контроля напряжения мышц челюсти. Ваш стоматолог может посоветовать вам сходить на тренинг или на консультацию, где вас научат справляться со стрессом.
Если суставы челюсти не в порядке, а другие способы лечения не помогают, можно рекомендовать операцию челюстного сустава.
 |
| Дисфункция ВНЧС возникает, когда сложный сустав, который, как шарнир, соединяет вашу верхнюю и нижнюю челюсти, не функционирует должным образом |
Дисфункция височно-нижнечелюстного сустава | Интернет-журнал Estetmedicina.ru
Височно-нижнечелюстной сустав можно назвать одним из самых часто используемых в организме, ведь он работает в течение всего дня при разговоре, зевоте, жевании пищи. Но большинство людей даже не задумывается об этом, пока не столкнется с болями и дискомфортом. Сегодня мы поговорим о заболеваниях, связанных с нарушениями в височно-нижнечелюстном суставе (ВНЧС). В качестве приглашенного эксперта выступает гость нашего сайта – врач стоматолог-хирург, ортопед Вячеслав Минко.

– Вячеслав Вячеславович, почему вообще возникают проблемы в височно-нижнечелюстном суставе? Это врожденные нарушения или последствия травм?
Как говорится, нет здоровых людей – есть недообследованные. У всех людей возникают какие-то проблемы с суставами. Степень их проявленности зависит от качества соединительной ткани, общих соматических заболеваний. В медицине есть разные философии или, как мы говорим, «школы», которые предлагают разные методы лечения суставов.
Одним из методов лечения ВНЧС является использование шин. Я не сторонник использования этого метода, так как шиной можно изменить положение челюсти и височно-челюстного сустава – симптоматика (боль) пройдет, но правильно ли расположился сустав относительно мышц — мы не узнаем. Безусловно, сейчас существуют разные миографы (приборы, которые показывают, какие мышцы напряжены, а какие расслаблены) и аксиографы (определяют шарнирную ость, по которой движутся суставные головки). Но я с какого-то момента перестал их использовать. Дело в том, что этиология всех суставных проблем — неправильные зубные контакты. Из-за неправильного прикуса смещается челюсть, головки суставов, мышцы вынуждены что-то дотягивать. У 90% пациентов, приходящих с такими проблемами, если расправить латеральную крыловидную мышцу, проходит щелчок и, как следствие, боль.
Этиология всех суставных проблем — неправильные зубные контакты!
– Как решают эти проблемы?
Самое главное в лечении — на первом этапе определить правильное положение нижней челюсти. Я использую такое понятие, как «центральное соотношение». Этот метод более всего распространен в США. Для коррекции мы используем окклюзионный регистратор или окклюзионные байты («закуски» на зубы, с которыми ходит пациент). Перед тем, как делать «закуски», я провожу пальпацию позвонков. Обычно боль локализуется в районе 4-6 позвонка. После анализа мы видим, куда смещена суставная головка. Когда мы ставим окклюзионные байты и человек походит с ними несколько часов, если щелчок пропал — отлично.
– А в чем причина болей?
Если челюсть смещается, приходят в напряжение мышцы, которые прикрепляются к подъязычной кости, а затем — к позвоночнику.
– Внешне видно по человеку, что у него челюсть смещена?
Внешне могут быть заметны жевательные мышцы, из которых, например, одна гипертрофирована. Если по одной стороне челюсти плотный контакт, а по другой — зубы немного не достают, то жевательной мышце приходится дотягивать челюсть. За счет этого она работает сильнее и гипертрофируется.
– Опишите протокол лечения ВНЧС.
Как я уже говорил, мы ставим окклюзионный регистратор. Затем снимаем слепки с нижней и верхней челюсти. Данные вводим в артикулятор. Далее отливаем две пары моделей челюстей. На одной паре пришлифовываем до того момента, пока не сомкнутся обе стороны. После этого решаем, что мы готовы предложить пациенту: сделать избирательное пришлифовывание, либо ортодонтическое лечение, либо ортопедическое лечение.
– Если говорить про обтачивание — насколько сильно приходится стачивать зубы?
Минимально. Так, чтобы остаться в пределах эмали. Сейчас много новых технологий: используют виниры, накладки. Коронки применяем в тех случаях, когда зуб сильно разрушен или ранее стояла коронка.
– Проблемы челюстных суставов – это прерогатива пожилых людей?
Эти патологии не зависят от возраста. Есть две категории пациентов. Первые — ранее прошедшие протезирование, но не совсем удачное. Вторые — с пониженной степенью естественного стирания зубов. У второй категории при неправильном смыкании челюстей скорее пойдет разрушение кости, чем стирание зуба.
– Какие методы диагностики Вы применяете, кроме окклюзионного регистратора? Помогает ли компьютерная томография, МРТ?
КТ на сегодняшний день показывает только твердые ткани, поэтому лучше делать МРТ при жалобах на ВНЧС. Но, накопив большой опыт, я понял, что у большинства пациентов проблема одна и та же. Поэтому сейчас отправляю на МРТ редко.
– Расскажите немного про вывих челюстного сустава.
Вывих бывает вправляемый и невправляемый. Если случился вправляемый вывих — достаточно ограничить себя на некоторое время в широком открывании рта и принять НПВС (нестероидные противовоспалительные препараты). Отек в суставе пройдет и он сам встанет на место. Если произошел очень болезненный вывих, то нужно вызывать скорую.
– Как вообще понять, что проблема в височно-нижнечелюстном суставе? Как проявляется эта боль?
Распространенный симптом — шум в ушах. Еще один признак — головная боль, происходящая от постоянного мышечного напряжения. Также может проявляться бруксизм, дискомфорт и щелчки в суставе.
– Расскажите подробнее про щелчки в челюстном суставе. Ведь они случаются практически у всех…
Если у человека редкие, единичные щелчки при очень широком открывании рта — это привычный подвывих. Особой проблемы в этом нет. Достаточно лишь не открывать рот слишком широко.
А если уже при небольшом открывании рта наблюдаются щелчки или девиация (искривление, смещение) — проблему надо устранять, рекомендуется обратиться к специалисту.
– Такие патологии, как артрит и артроз, бывают в случае челюстных суставов?
Да, артрит — это воспаление сустава, артроз — это изменение твердых тканей головки нижней челюсти. Такие заболевания обычно случаются у людей, которые «запускают» проблему, долго не обращаясь к врачу.
– Какие рекомендации Вы можете дать, чтобы избежать проблем с челюстными суставами?
Если вы приходите к стоматологу-терапевту на плановый осмотр, пройдите осмотр и у стоматолога-ортопеда. Также это необходимо, когда вы собираетесь протезироваться. Недолеченные проблемы после протезирования могут обостриться.
Спасибо, Вячеслав Вячеславович! Ортопедия в стоматологии — достаточно специализированная тема. Поэтому мы благодарны Вам за популярный рассказ об основных проблемах и методах их решения.
Записаться на прием к стоматологу:
Записаться на прием Задать вопрос онлайн Обратный звонок
Дисфункция ВНЧС – Симптомы дисфункции височно-нижнечелюстного сустава — стоматологический портал MyDentist.ru
Боль и хруст в челюсти при жевании могут указывать на дисфункцию височно-нижнечелюстного сустава (ВНЧС). Это функциональная патология, от которой страдает от 30 до 75% пациентов стоматологов, причем у молодых женщин она встречается чаще.
Височно-нижнечелюстной сустав ежедневно принимает на себя повышенные нагрузки. Он «работает» практически беспрерывно – при разговоре, употреблении пищи, глотании.
Челюстной сустав соединяет височную кость и нижнюю челюсть, делая ее подвижной. При нормальной работе ВНЧС нижняя челюсть двигается синхронно с правой и левой стороны.
Однако различные нарушения со стороны черепа, челюстных мышц или элементов самого сустава приводят к дисфункции всего жевательного аппарата и ухудшения его координированных движений.
Причины болей в челюстном суставе
- Tравмы головы или шеи, например, сильные ушибы, которые приводят к смещению внутрисуставного хрящевого диска;
- бруксизм – самопроизвольный ночной скрежет зубами;
- неправильный прикус или отсутствие некоторых зубов;
- некачественные зубные протезы или слишком «высокие» пломбы;
- односторонний тип жевания пищи;
- состояние стресса, при котором человек напрягает лицевые мышцы и стискивает зубы;
- ревматоидный артрит, остеоартрит и другие болезни.
Врач стоматолог отвечает на вопросы о ВНЧС
Симптомы дисфункции височно-нижнечелюстного сустава
При заболеваниях ВНЧС можно почувствовать, что щелкает или хрустит челюсть при жевании. Также появляется острая или ноющая боль в суставе, которая со временем стихает или же длится на протяжении нескольких лет.
Другие симптомы:
- боль в лицевой зоне, возле шеи или уха, которая усиливается при жевании;
- дискомфорт и затруднение при открытии рта;
- резкое блокирование или зажимание челюсти в одном положении;
- перенапряжение лицевых мышц;
- ощущение «неудобного» прикуса, когда зубы на верхнем и нижнем рядах смыкаются неправильно;
- отек одной стороны лица.
На более поздних этапах появляется головная боль и головокружение, шум в ушах, дискомфорт в зоне плеч. Возможны и сопутствующие симптомы, как храп, нарушение сна, депрессия, затруднения при глотании.

Диагностика дисфункций ВНЧС
На первичном осмотре стоматолог выясняет жалобы пациента и проводит пальпацию в области сустава. Также важно оценить амплитуду (степень) открывания рта. Используются приборы для измерения характера работы мышц головы в разных условиях.
Как правило, диагностика включает снятие слепков для изготовления гипсовых моделей челюсти. Это позволяет выявить нарушения в работе челюстной системы, в том числе неправильную окклюзию (смыкание зубов).
В отдельных случаях назначается проведение компьютерной томографии, МРТ, а также УЗИ челюсти.
Часто бывает так, что нарушения со стороны челюстного сустава связаны с неудачным протезированием или сложным удалением зубов. Тогда болевая дисфункция проявляется только на 10-12 день после процедуры.
Последствия (осложнения) дисфункции ВНЧС
Синдром дисфункции височно-нижнечелюстного сустава – опаснейшее заболевание, которое в конечном итоге может привести к анкилозу. Это тугоподвижность или полная неподвижность нижней челюсти, которая сопровождается нарушением дыхания, речи, а также асимметрией лица.
Кроме того, возможны дистрофические изменения в тканях сустава, развитие артроза и других хронических недугов.
Поэтому не откладывайте визит к стоматологу, лечение дисфункции височно-нижнечелюстного сустава является обязательным. Список профильных специалистов представлен ниже.
Дисфункция височно-нижнечелюстного сустава: лечение челюсти, симптомы синдрома
Дисфункция височно нижнечелюстного сустава (ДВНЧС) поражает суставную поверхность, однако из-за близкого расположения органов в этом участке и «расползания» боли, часто воспринимается за другое заболевание. В результате чего лечение происходит неправильно, и время оказывается упущено.
Сустав и его дисфункция
Височно челюстной сустав соединяет нижнюю челюсть с черепом. Он включает в себя височную кость и нижнюю челюсть и отвечает за множество функций:
- жевание;
- речь;
- зевание;
- движение челюсти вверх-вниз и в стороны;
- глотание и прочие.
При дисфункции сустава происходит нарушение симметрии, в результате смещения нижней челюсти. Это приводит к нарушению в функционировании суставов, поскольку работать они должны синхронно, и появлению болезненных ощущений. Первым эту патологию описал врач Дж. Костен, именем которого она и называется, кроме того, применяются такие названия, как:
- мышечно-суставная дисфункция;
- синдром болевой дисфункции;
- миоартропатия ВНЧС;
- щелкающая челюсть и другие.
Согласно статистике, с данной проблемой сталкивается более 50 процентов пациентов, которые лечатся у стоматологов, а среди больных челюстно-лицевой хирургии на нее приходится порядка 80 процентов.
Причины заболевания
Образоваться ДВНЧС может по нескольким причинам, которые специалисты подразделяют на три группы:
- Окклюзионно-артикуляционные, связанные с проблемами зубного ряда, это может быть смещенный прикус или ошибка при протезировании зубов, врожденные нарушения строения зубов или челюсти, повышенная стираемость эмали и механические травмы.
- Миогенные, по причине отклонения в работе мышц. Это может быть высокая речевая нагрузка, бруксизм, перенапряжение или тонические спазмы, одностороннее пережевывание пищи и прочие.
- Психогенные, вызванные нарушением деятельности ЦНС, в результате чего происходит перенапряжение отдельных групп мышц, в том числе стрессовые состояния.
Иногда основой патологии является врожденная аномалия в виде особого строения сустава, при котором размеры головки и ямки друг к другу не подходят, что будет вызывать периодическое смещение. Нарушение мышечного тонуса или соотношения элементов сустава в пространстве также будут способствовать появлению заболевания.
Важно! Проблема, возникшая по причине врачебной ошибки, проявляется не сразу, а через недели две, поскольку вызывает чрезмерную нагрузку на сочленение и постепенное его смещение. В данном случае следует немедленно обратиться к специалисту и исправить нарушение, тем самым устранив проблему.
Симптоматика
Симптомы дисфункции сложные и часто напоминают другие болезни, именно поэтому поставить диагноз сразу бывает непросто. В зависимости от причины нарушения, симптомы могут немного изменяться, однако основными среди них являются:
- появление головокружения и мигреней;
- возникновение щелкающих или хрустящих звуков во время работы челюсти, иногда слышных даже окружающим;
- появление боли в области сустава, иногда в районе уха или даже мигрирующей в затылок, язык и шею;
- мышцы, участвующие в работе сустава, быстро устают;
- появляется ощущение кома в горле;
- движения сустава скованны, а их амплитуда ограничена, в результате чего широко открыть рот невозможно;
- появляется шум в ушах и ухудшение слуха;
- пораженный участок отекает и припухает;
- сустав периодически «заклинивает», и открыть рот можно только при определенном положении челюсти;
- образуются нарушения при смыкании зубов и зубная боль;
- в носу и в горле возникает жжение;
- в шейном или плечевом отделе появляется ощущение дискомфорта.
Патология может сопровождаться светобоязнью, депрессией, ухудшением зрения, бессонницей, храпом, парестезией, дезориентацией в пространстве и прочими признаками. Бывают ситуации, когда не появляется боли, но есть все остальные симптомы.

Заболевание характеризуется разнообразными признаками
Диагностика
Основная проблема диагностики дисфункции височно нижнечелюстного сустава состоит в том, что блуждающие боли заставляют пациента обратиться не к тому специалисту, в результате чего происходит симптоматическое лечение, а проблема не исчезает.
Если боль возникает через некоторое время после посещения стоматолога, то установить ее причину легче, связав два этих события. Во всех остальных случаях лучше, если о появившихся симптомах знает сразу несколько врачей: стоматолог, отоларинголог, невропатолог и другие. В комплексе они могут сопоставить разные проявления и прийти к правильному диагнозу.
Современная диагностика патологии включает:
- осмотр пациента и оценку работы нижней челюсти при открывании рта и других движениях;
- получение оттиска челюсти, на котором видно смещение зубного ряда;
- сбор анамнеза заболевания, выслушивание жалоб пациента и оценку общего состояния его здоровья;
- пальпацию пораженного участка, при котором врач чувствует сдвиг сустава;
- проведение окклюзиограммы, которая показывает, есть ли нарушения симметрии в работе суставного соединения;
- проведение ультразвукового обследования и артроскопии, которые позволяют выявить незначительные сдвиги в сочленении;
- осуществление компьютерной томографии или рентгенографии.
Обычно этих методик хватает для постановки диагноза, но в сложных случаях могут применяться также допплерография или реоартрография, магнитно-резонансная томография, фоноартрография, гнатодинамометрия и электромиография. Один из методов диагностики – пальпация – позволяет «нащупать» неправильное положение сустава.
Лечение
Назначить программу лечения дисфункции височно нижнечелюстного сустава может только врач. Но помочь человеку снять болезненные ощущения можно и в домашних условиях. Для этого необходимо расслабить сустав и уменьшить нагрузку на него:
- можно наложить согревающий либо охлаждающий компресс на зону поражения минут на 15, при этом не забывая о правилах безопасности;
- использовать обезболивающие средства, но прежде изучить их противопоказания, чтобы избежать возможного ухудшения ситуации;
- снизить нагрузку на сустав, отказавшись от твердой и жесткой пищи в пользу мягкой полужидкой;
- попробовать расслабить мышцы с помощью легкого массажа или релаксации, этот прием особенно помогает, если причина дисфункции – психологическая.

Первая помощь заключается в снятии болевых ощущений
В целом терапия заболевания проводится комплексно, при необходимости включая даже хирургическое вмешательство. В первую очередь специалисты стараются снять болевые ощущения, для чего применяются как лекарственные препараты, так и наложение шины или бандажа, фиксирующих положение костей и мышц и снимающих нагрузку на них.
Лечебные процедуры включают:
- прием лекарственных препаратов в виде таблеток или нанесение мазей на больной участок с обезболивающим и противовоспалительным эффектом;
- проведение гимнастики лица и выполнение упражнений для челюстных мышц;
- проведение специального массажа в области висков и ниже по всей поверхности головы;
- корректировку прикуса с помощью брекетов;
- восстановление целостности и положения зубного ряда;
- корректировку нарушений, вызванных работой стоматолога;
- ношение шины;
- использование физиотерапевтических методов: электрофореза, лазеротерапии, индуктотермии, воздействия ультразвуком, иглорефлексотерапии и других;
- использование хирургических методов: артропластики, миотомии латеральной крыловидной мышцы, кондилотомии головки нижнего сустава и других.
Последний метод используется в случаях, когда консервативная терапия не помогает либо патология вызвана наследственными нарушениями, связанными с особенностями строения суставных элементов: мышц, хрящей и прочих. В таком случае дефект устраняется оперативно, после чего наступает период восстановления и полного излечения.
Важно! Помимо традиционных способов лечения, пациенту рекомендуется обратиться к психологу и пройти курс терапии, иногда его бывает достаточно для устранения проблемы, поскольку при снятии внутренней зажатости расслабляются мышцы всего тела и функция сустава восстанавливается.
Не рекомендуют специалисты использовать средства народной медицины для самостоятельного снятия боли, поскольку проблемы это не решит, а само заболевания затянется, что может потребовать более радикальных мер лечения.
Читайте также:
Профилактика и прогноз
При незначительном поражении височно нижнечелюстного сустава быстрое принятие мер позволяет полностью избавиться от проблемы. Несмотря на то, что лечение длительное, оно помогает в 100 процентах случаев. В то же время запущенное заболевание приводит к ухудшению состояния сустава и снижению ее функциональных способностей вплоть до полного обездвиживания нижней челюсти, сопровождающееся постоянными болевыми явлениями и потерей слуха. В таком случае помогает только хирургическое вмешательство.

При лечении важно зафиксировать сустав в правильном положении
В то же время предупредить развитие дисфункции легко. Для этого нужно регулярно посещать стоматолога и следить за состоянием зубного ряда. Соблюдать норму нагрузок на челюсть, не употребляя слишком часто жесткую пищу. Следить за своим психологическим состоянием, не допуская стрессовой зажатости и нарушения работы мышц.
Дисфункция височно нижнечелюстного сустава является патологией, вызванной нарушениями в организме различной природы, вылечить ее несложно, однако, диагностировать удается не всегда вовремя. Из-за этого у пациента могут возникать осложнения, которые затягивают процесс лечения.
Дисфункция височно-нижнечелюстного сустава – одна из причин инсульта
 Согласно официальным статистическим данным (Всероссийская научно-практическая конференция по проблемам нарушения мозгового кровообращения, 2009) в России 57% смертей происходит вследствие мозгового инсульта. Одной из причин этого заболевания является дисфункция височно-нижнечелюстного сустава (ВНЧС). Основным патогенетическим фактором развития церебрального инсульта при дисфункции ВНЧС следует считать нарушение проходимости внутренней сонной артерии (ВСА) перед входом в костный (сонный) канал пирамиды височной кости, находящийся в непосредственной близости от ВНЧС.
Согласно официальным статистическим данным (Всероссийская научно-практическая конференция по проблемам нарушения мозгового кровообращения, 2009) в России 57% смертей происходит вследствие мозгового инсульта. Одной из причин этого заболевания является дисфункция височно-нижнечелюстного сустава (ВНЧС). Основным патогенетическим фактором развития церебрального инсульта при дисфункции ВНЧС следует считать нарушение проходимости внутренней сонной артерии (ВСА) перед входом в костный (сонный) канал пирамиды височной кости, находящийся в непосредственной близости от ВНЧС.
Нарушение проходимости ВСА в этом участке происходит в основном в результате ее экстравазальной (т.е. внесосудистой) компрессии при деформации ВНЧС, при которой внутрисуставной диск перемещается в направлении от медиальной поверхности мыщелка ВНЧС к ВСА (в некоторых случаях компрессия ВСА может быть реализована вследствие образования дивертикула – выпячивания – суставной капсулы ВНЧС). В случае возникшего сдавливания форма внутренней сонной артерии изменяется, она теряет свою прямолинейную форму и принимает закрученную форму с областями сужения (артериосклероз).
Также нарушение проходимости ВСА объясняют диско-нейровазальным конфликтом, суть которого заключается в раздражении перивазального нервно-рецепторного аппарата ВСА вследствие периодической или постоянной дислокации внутрисуставного диска (ВНЧС) во время сжатия челюстей с одновременным растяжением капсулы ВНЧС в виде выпячивания (дивертикула). При этом вначале возникает локальный спазм сосуда, а в дальнейшем происходит его постепенная перекалибровка вплоть до полной окклюзии (до входа в сонный канал черепа). Внутриканальный участок артерии прикреплен к стенкам сонного канала стропилами и может оставаться неизменным.

Прижизненная диагностика раздражения перивазального нервно-рецепторного аппарата, который находится в области расширенного в виде конуса начала ВСА (каротидного синуса ВСА), т.е. синдром дисфункции каротидного синуса, осложняющего синдром дисфункции ВНЧС, может проводиться с помощью проб, усиливающих раздражение (жевательная проба слева и справа, постукивание подбородка в направлении ВНЧС) или, наоборот, уменьшающих его (внутрисуставная и заушная новокаиновые блокады) с соответствующей регистрацией некоторых основных показателей функции каротидного синуса (пульс, артериальное давление и др.).
Изучение патологии внутренней сонной артерии у входа в череп возможно с помощью симультанной (т.е. одновременной) функциональной магнитно-резонансной томографии ВНЧС и ВСА в косой боковой (сагиттальной) проекции с закрытым и открытым ртом:

При магнитно-резонансной томографии с закрытым ртом ВНЧС и ВСА проекционно совпадают, при этом изображение ВНЧС, включая внутрисуставной диск, визуализируется хорошо, а ВСА фрагментарно (рис. А). При магнитно-резонансной томографии с открытым ртом суставная головка ВНЧС не только вращается, но и отходит кпереди на 1,5 – 2 см и ВСА визуализируется почти на всём протяжении у входа в череп (рис. Б). Другим очень важным достоинством магнитно-резонансной томографии ВНЧС и ВСА является то обстоятельство, что влияние движения нижней челюсти при открывании рта на своевременную декомпрессию ВСА можно видеть невооружённым глазом. В запущенных случаях заболевания такого влияния может не быть. Для внедрения указанной методики магнитно-резонансной томографии в практику здравоохранения необходимо введение нового медико-экономического стандарта со специальной программой.
 Важно отметить, что огромная пластичность и развитие коллатералей (естественных анастомозов) сонных артерий позволяют организму нередко до поры до времени компенсировать даже полную закупорку ВСА у входа в череп (стадия компенсации). Однако при увеличенных физических и эмоциональных нагрузках, истощении компенсационных механизмов с возрастом происходит срыв (стадия декомпенсации), и тогда наступают катастрофические последствия – старческий маразм, инсульт и смертельный, иногда внезапный, исход.
Важно отметить, что огромная пластичность и развитие коллатералей (естественных анастомозов) сонных артерий позволяют организму нередко до поры до времени компенсировать даже полную закупорку ВСА у входа в череп (стадия компенсации). Однако при увеличенных физических и эмоциональных нагрузках, истощении компенсационных механизмов с возрастом происходит срыв (стадия декомпенсации), и тогда наступают катастрофические последствия – старческий маразм, инсульт и смертельный, иногда внезапный, исход.
Вопросы взаимосвязи патологии прикуса, ВНЧС и сонных артерий нуждаются в дальнейшем комплексном и углубленном изучении с привлечением различных смежных специалистов, так как затрагивают широкий круг психо-нейрогенно-соматических нарушений, включая основу жизни современного человека – жизнедеятельность его мозга, психику, сознание, интеллект.
 Подробнее о связи дисфункции височно-нижнечелюстного сустава и развития церебрального инсульта читайте:
Подробнее о связи дисфункции височно-нижнечелюстного сустава и развития церебрального инсульта читайте: 1. в статье «Височно-нижнечелюстной сустав человека как элемент зубочелюстной системы: биомеханический анализ» Ю.И. Няшин, В.М. Тверье, В.А. Лохов, М. Менар (Российский журнал биомеханики, 2009, том 13, № 4 (46): 7 – 21) [читать];
1. в статье «Височно-нижнечелюстной сустав человека как элемент зубочелюстной системы: биомеханический анализ» Ю.И. Няшин, В.М. Тверье, В.А. Лохов, М. Менар (Российский журнал биомеханики, 2009, том 13, № 4 (46): 7 – 21) [читать];
 2. в статье: «Взаимодействие биомеханических и гемодинамических факторов при повреждении височно-нижнечелюстного сустава врождённого и приобретённого происхождения» Л.Ф. Оборин, Е.С. Патлусова (Российский журнал биомеханики, 2009, том 13, № 4 (46): 94 – 106) [читать].
2. в статье: «Взаимодействие биомеханических и гемодинамических факторов при повреждении височно-нижнечелюстного сустава врождённого и приобретённого происхождения» Л.Ф. Оборин, Е.С. Патлусова (Российский журнал биомеханики, 2009, том 13, № 4 (46): 94 – 106) [читать].







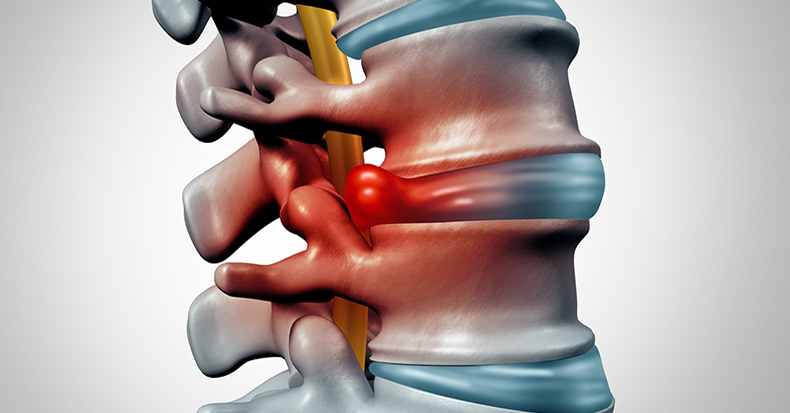




 Грыжа позвоночника по сути — это разрыв оболочки диска.
Грыжа позвоночника по сути — это разрыв оболочки диска.

 Иногда по снимкам МРТ грыжа есть, но отсутствует корешковый синдром. Это означает, что нерв не затронут, а самой грыже дают название — немая.
Иногда по снимкам МРТ грыжа есть, но отсутствует корешковый синдром. Это означает, что нерв не затронут, а самой грыже дают название — немая. рентгенограммы,
рентгенограммы, Появляется боль в районе плеч, ключицы и подмышечных впадинах.
Появляется боль в районе плеч, ключицы и подмышечных впадинах.
 Многие считают, что грыжа позвоночника — следствие подъема тяжестей или неловких движений. Но, это лишь предпосылки, а не причины.
Многие считают, что грыжа позвоночника — следствие подъема тяжестей или неловких движений. Но, это лишь предпосылки, а не причины.
 Новый подход в борьбе с грыжей шейного и грудного отделов. Безоперационный метод, основанный на лечении движением.
Новый подход в борьбе с грыжей шейного и грудного отделов. Безоперационный метод, основанный на лечении движением.



























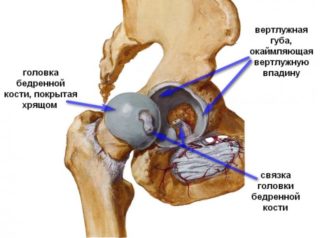 Основным проявлением недуга служит характерный звук, ощущающийся внутри сустава при движении. Пациенты жалуются на периодически возникающее ощущение мышечной слабости. Люди, страдающие осложненным синдромом, вынуждены поднимать бедро руками, чтобы занести ногу при посадке в машину. При развитии воспалительного процесса появляются ноющие боли, локализованные в верхней части бедра.
Основным проявлением недуга служит характерный звук, ощущающийся внутри сустава при движении. Пациенты жалуются на периодически возникающее ощущение мышечной слабости. Люди, страдающие осложненным синдромом, вынуждены поднимать бедро руками, чтобы занести ногу при посадке в машину. При развитии воспалительного процесса появляются ноющие боли, локализованные в верхней части бедра.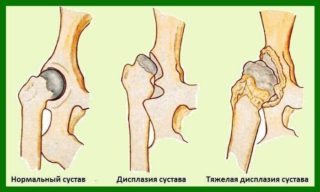 Внутрисуставной тип обусловлен различными изменениями хрящевой или костной ткани. Причинами могут служить следующие патологии:
Внутрисуставной тип обусловлен различными изменениями хрящевой или костной ткани. Причинами могут служить следующие патологии: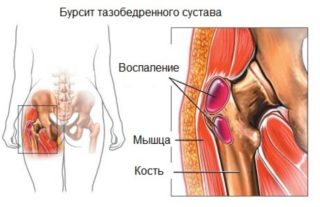 Если пациент жалуется на то, что щелкает нога в области бедра, а боли тревожат даже в состоянии покоя, это повод заподозрить развитие воспаления. Оценить состояние костной и хрящевой ткани позволяет магнитно-резонансная терапия. Основным признаком патологии внутрисуставного типа является отек в области подвздошно-поясничной мышцы, который выглядит как утолщение сухожилия с одной стороны. Заметить его можно, сравнив на снимке правый и левый сустав. Уточнить диагноз позволяет динамическое УЗИ. Обследование проводится несколько раз с определенным интервалом.
Если пациент жалуется на то, что щелкает нога в области бедра, а боли тревожат даже в состоянии покоя, это повод заподозрить развитие воспаления. Оценить состояние костной и хрящевой ткани позволяет магнитно-резонансная терапия. Основным признаком патологии внутрисуставного типа является отек в области подвздошно-поясничной мышцы, который выглядит как утолщение сухожилия с одной стороны. Заметить его можно, сравнив на снимке правый и левый сустав. Уточнить диагноз позволяет динамическое УЗИ. Обследование проводится несколько раз с определенным интервалом. Консервативное медикаментозное лечение включает приём хондопротекторов. Основная их задача – восстановление и защита хрящевой ткани. Список препаратов включает:
Консервативное медикаментозное лечение включает приём хондопротекторов. Основная их задача – восстановление и защита хрящевой ткани. Список препаратов включает:



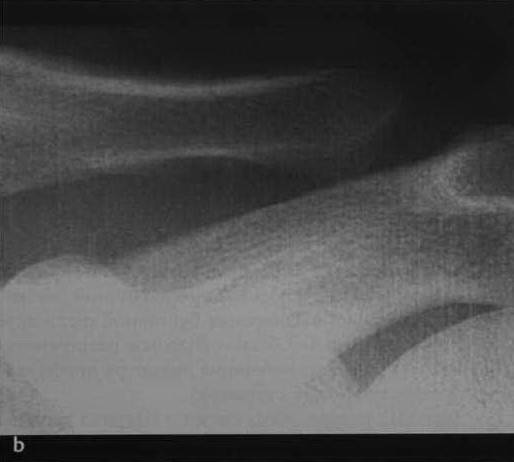
 Расхождение акромиально-ключичного сочленения (Тосси III) у мужчины 27 лет после падения с велосипеда. Расхождение акромиально-ключичного сочленения с поднятием уровня ключицы на две ширины диаметра диафиза (Тосси III).
Расхождение акромиально-ключичного сочленения (Тосси III) у мужчины 27 лет после падения с велосипеда. Расхождение акромиально-ключичного сочленения с поднятием уровня ключицы на две ширины диаметра диафиза (Тосси III).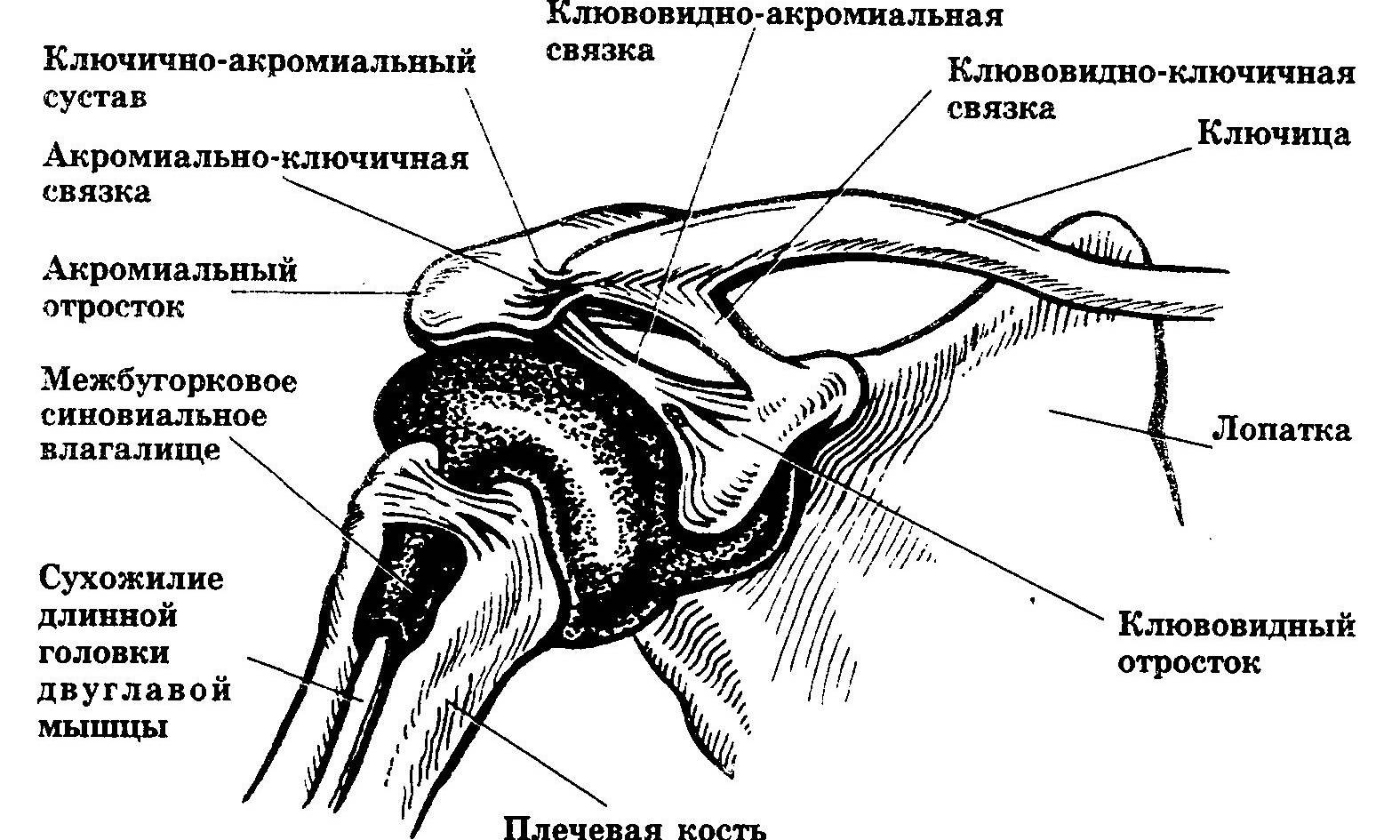


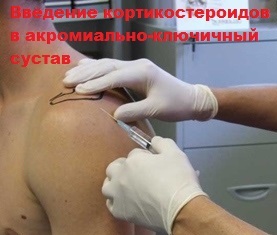
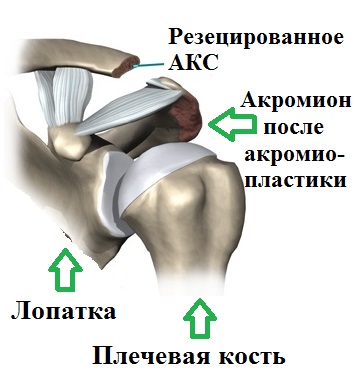
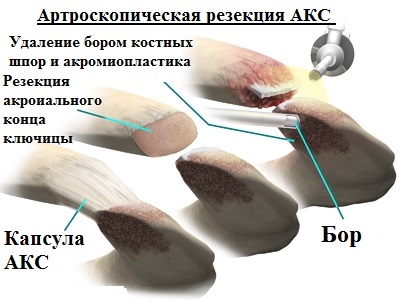
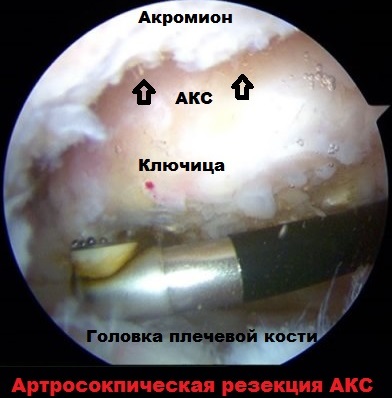
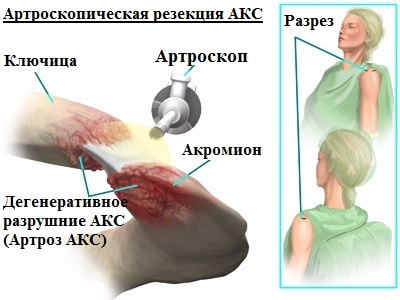
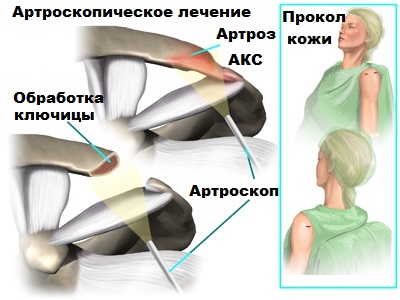
 Ключичная кость расположена перпендикулярно относительно позвоночника и относится к категории трубчатых элементов скелета. По форме ключичная кость выглядит, как буква S. Она соединяет грудину и лопаточную кость. На концах ключичной кости расположена суставная поверхность, а по нижним частям расположены связки.
Ключичная кость расположена перпендикулярно относительно позвоночника и относится к категории трубчатых элементов скелета. По форме ключичная кость выглядит, как буква S. Она соединяет грудину и лопаточную кость. На концах ключичной кости расположена суставная поверхность, а по нижним частям расположены связки.
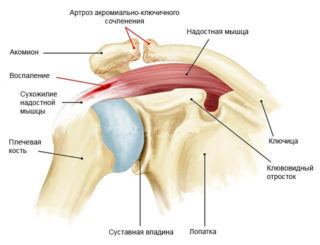
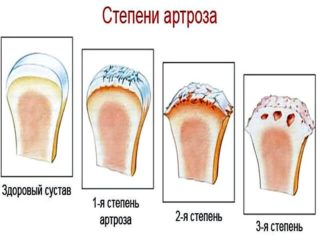 Начало артроза многие пациенты пропускают, так как большинство симптомов не берется в расчет. Признаки заболевания выражены недостаточно, они очень слабые, иногда даже вовсе не ассоциируются с болезнью. Появляется дискомфорт при движениях, наблюдается быстрая утомляемость на физическом уровне.
Начало артроза многие пациенты пропускают, так как большинство симптомов не берется в расчет. Признаки заболевания выражены недостаточно, они очень слабые, иногда даже вовсе не ассоциируются с болезнью. Появляется дискомфорт при движениях, наблюдается быстрая утомляемость на физическом уровне.


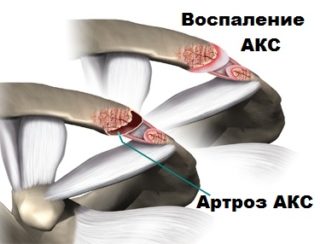
 Артрозом именуется разрушение сустава не воспалительного характера, при котором происходит разрушение и дегенерация тканей
Артрозом именуется разрушение сустава не воспалительного характера, при котором происходит разрушение и дегенерация тканей Любые травмы плеча, постоянная нагрузка на этот сустав у спортсменов, занимающихся поднятием штанги или силовыми видами спорта постепенно приводит к началу деформации хряща
Любые травмы плеча, постоянная нагрузка на этот сустав у спортсменов, занимающихся поднятием штанги или силовыми видами спорта постепенно приводит к началу деформации хряща Как и при любом артрозе, возникновение заболевания в акромиально ключичном сочленении не происходит сразу
Как и при любом артрозе, возникновение заболевания в акромиально ключичном сочленении не происходит сразу 1 стадия – начальная. На этой стадии болевые ощущения отсутствуют, так как деформация хряща минимальна
1 стадия – начальная. На этой стадии болевые ощущения отсутствуют, так как деформация хряща минимальна Заболевание диагностируется во многих случаях при помощи магнитно-резонансной томографии, которая дает ясную картину состояния плечевого сустава
Заболевание диагностируется во многих случаях при помощи магнитно-резонансной томографии, которая дает ясную картину состояния плечевого сустава Все лечение акромиально ключичного артроза будет зависеть от стадии заболевания
Все лечение акромиально ключичного артроза будет зависеть от стадии заболевания Очень эффективны методы физиотерапии, иглорефлексотерапии, грязевые аппликации и солевые ванны
Очень эффективны методы физиотерапии, иглорефлексотерапии, грязевые аппликации и солевые ванны Если пациент испытывает сильную боль и консервативное лечение не дает результатов, то ему предлагается хирургическая операция по резекционной артропластике
Если пациент испытывает сильную боль и консервативное лечение не дает результатов, то ему предлагается хирургическая операция по резекционной артропластике Всегда стоит помнить, что народные средства не лечат болезнь, а всего лишь временно снимают симптомы
Всегда стоит помнить, что народные средства не лечат болезнь, а всего лишь временно снимают симптомы




 Ориентация для левой руки показана слева, а для правой – справа.
Ориентация для левой руки показана слева, а для правой – справа. 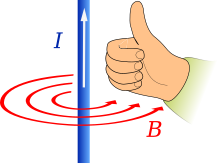 Прогнозирование направления поля ( B ), когда ток I течет в направлении большого пальца
Прогнозирование направления поля ( B ), когда ток I течет в направлении большого пальца  Правило правой руки для движения с винтовой резьбой
Правило правой руки для движения с винтовой резьбой
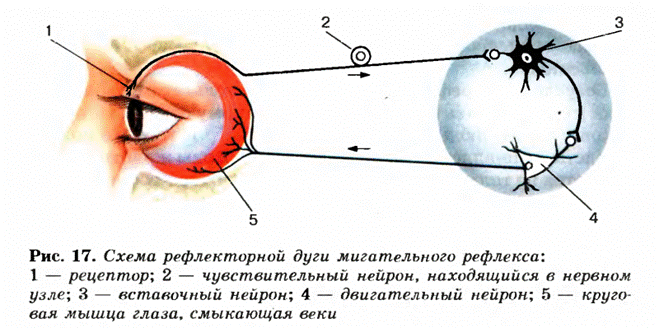
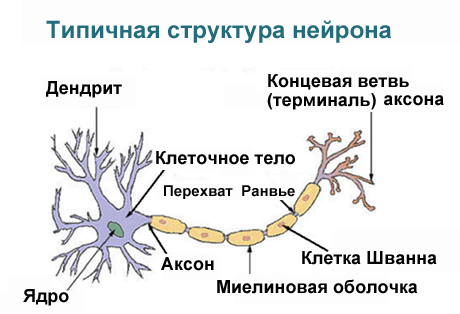
 Рис. 18(«Электронное пособие по биологии.
Рис. 18(«Электронное пособие по биологии. 




 В основном все болезни суставов носят хроническую форму. Так как восстановить разрушенную хрящевую и костную ткань полностью практически невозможно. А лечение сильными обезболивающими препаратами сказывается на здоровье человека. Но снять болевые ощущения может помочь крем с Хондроитином и Глюкозамином для суставов. В отличие от других препаратов, он действует прямо на пораженный участок и не влияют на другие органы.
В основном все болезни суставов носят хроническую форму. Так как восстановить разрушенную хрящевую и костную ткань полностью практически невозможно. А лечение сильными обезболивающими препаратами сказывается на здоровье человека. Но снять болевые ощущения может помочь крем с Хондроитином и Глюкозамином для суставов. В отличие от других препаратов, он действует прямо на пораженный участок и не влияют на другие органы.
 Врачами эти препараты назначаются в следующих случаях:
Врачами эти препараты назначаются в следующих случаях: