Массаж миозит: Методика массажа при миозите | Массаж.ру – Можно ли массаж при миозите
Миозит мышц спины – Все о массаже… Все о массаже…
Миозит мышц спины и его лечение.
Почему появляется миозит мышц спины? Давайте в этом разберемся.
Большинство из нас считает, что причина миозита – сквозняки. Это – правда. Но не полная. Нередко его провоцируют инфекции – ОРВИ, грипп, хронический тонзиллит. И очень часто – длительное напряжение отдельных групп мышц. Не случайно миозит относят к профессиональным заболеваниям офисных служащих, целый день сидящих у монитора.
Виновниками воспаления могут стать и проникшие в мышцы паразиты, например, при трихинеллезе, эхинококкозе. А такая форма болезни, как гнойный миозит, как правило, является осложнением внутримышечных инъекций, когда в мышцы попадает инфекция. Кстати, в последние годы растет число именно таких осложнений, которые человек зарабатывает, попав в больницу. Причиной миозита могут стать и аутоиммунные заболевания – красная волчанка, ревматоидный артрит.
Что же такое миозит мышц спины?
Данное понятие объединяет своеобразную группу различных недомоганий, которые в свою очередь характеризуются самыми различными воспалительными поражениями поперечнополосатой мускулатуры тела и соединительных тканей. Данный диагноз не столь часто встречается, примерно на 100 тыс. населения в год может быть зафиксирован один, от силы два случая с данной проблемой. Миозиту свойственна выраженная реакция соединительной ткани с образованием фиброза непосредственно в воспаленной мышце.
Если говорить про оссифицирующий миозит мышц спины, зачастую развивающийся в детском или юношеском возрасте у представителей сильного пола, то механизмом развития выступает, во-первых, прогрессирующий склероз именно межмышечной соединительной ткани, во-вторых, образование в ткани костных элементов, из-за чего поражаются и мышцы, и их оболочки, и сухожилия, и апоневрозы. Последние представляют собой широкие сухожильные пластинки, которые сформированы из плотных коллагеновых, а также эластических волокон. Основа механизма — аллергические реакции, в процессе которых образуются антитела к мышечной ткани.
Причины развития оссифицирующего миозита.
- различные травмы и микротравмы,
- инфекции (зачастую ангина),
- массивная инсоляция,
- употребление некоторых медикаментов (к примеру, сульфаниламидов и антибиотиков).
Возбудители гнойных миозитов – это, прежде всего, представители кокковой флоры, не говоря уже про анаэробную инфекцию. Источник инфекции – воспалительные процессы в коже, в области женских половых органов, в придаточных пазухах носа или в среднем ухе. Кроме того, эта форма заболевания достаточно часто развивается при септикопиемии (типе сепсиса, для которого характерны выраженный токсикоз, высокая степень реактивности организма, полное отсутствие гнойных метастазов). Данный тип заболевания может быть следствием местного инфицирования, к примеру, при нарушении правил гигиены в ходе проведения различных медицинских манипуляций.
Инфекционные миозиты негнойного характера развиваются вследствие острых, либо хронических заболеваний, среди которых:
- ОРВИ,
- туберкулез,
- ревматизм,
- бруцеллез (или мальтийская лихорадка),
- сифилис.
В свою очередь, вирус группы Коксаки приводит к развитию особенной формы негнойного инфекционного миозита – борнхольмской болезни, при которой происходит заражение вирусом герпетической ангины, вызывающим резкие приступы боли в самом центре нижней зоны грудной клетки, а также в верхней области брюшной полости. У больного наблюдается головная боль, повышение температуры, боли в горле и общее ухудшение самочувствия.
Разновидности миозита.
Миозит мышц спины может быть острым и хроническим. В первом случае он является следствием перенесенных травматических повреждений, переохлаждения или инфекции. Протекает с выраженными симптомами, одним из которых является боль. Если не проводится адекватное и своевременное лечение, острая форма может перейти в хроническую. В этой ситуации бывают периоды обострения и ремиссии. Боли носят непостоянный характер. Условно проявление воспаления мышц спины можно разделить на первичное и вторичное .
Миозит мышц спины имеет и другую классификацию. Выделяют несколько особых форм этого заболевания:
- дерматомиозит;
- туберкулезный;
- острый гнойный;
- оссифицирующий;
- сифилитический.
Данная классификация основана на этиологическом факторе и особенностях течения болезни. Дерматомиозит – поражение мышц спины, которое относится к системным заболеваниям. При этом могут поражаться жизненно важные внутренние органы, кожные покровы, кости. Предрасполагающими факторами служат повышенная инсоляция, вирусные и бактериальные инфекции, некоторые лекарства. Дерматомиозит чаще встречается у женщин, нежели у мужчин. Туберкулезная форма развивается при переходе воспалительного процесса с позвоночника или лимфатических узлов. При этом поражается верхний отдел спины.
Миозит поясничных мышц – очень частая причина боли в пояснице.
Симптомы миозита мышц спины.
При миозите боль не такая сильная, как при люмбаго (простреле), преимущественно ноющая. Еще одно отличие – при миозите боль не утихает даже в покое, а при движении, ощупывании, надавливании на мышцы усиливается. При некоторых хронических заболеваниях (например, тонзиллите), нарушениях обмена веществ миозит нередко вызывает и боли в суставах.
Возможные проблемы.
Под маской поясничного миозита могут скрываться заболевания почек. Если в течение недели-десяти дней боли в пояснице не прошли, необходимо проконсультироваться с врачом, сдать общий анализ крови и анализ мочи. Риск заболеть возрастает при стрессах, частых простудах, переохлаждении и любви к загару.
При дерматическом миозите помимо болей в мышцах появляются высыпания фиолетового или красного цвета на коже лица, рук, верхней части тела. Может держаться субфебрильная температура (чуть выше 37 градусов), больные начинают худеть, жалуются на слабость. У одних болезнь, которую довольно сложно лечить, прогрессирует очень быстро, у других развивается постепенно, проявляясь дряблостью мышц, их укорочением, нарушением обмена веществ (в организме накапливаются соли кальция).
Очень коварная форма заболевания – полимиозит, который поражает сразу несколько групп мышц. Ученые пока не знают, что за причины вызывают это заболевание. При остром начале нередки симптомы, похожие на многие инфекционные: повышение температуры, учащенное сердцебиение, потливость, головная боль и недомогание. Но главное – слабеют мышцы, прежде всего таза и бедер. При постепенном развитии мышцы медленно, но верно теряют силу: вначале это заметно только при небольших нагрузках, но затем состояние начинает резко ухудшаться: человеку трудно самостоятельно встать с постели, подняться со стула.
Воспаление мышечных волокон в области спины протекает с выраженной симптоматикой. Симптомы включают в себя болевой синдром, мышечное напряжение, ограничение двигательной активности, отечность пораженной области. Кроме того, у больных при осмотре спины может выявляться небольшая гиперемия. Боль очень часто возникает при физической нагрузке, после сна и когда человек принимает неудобное положение тела.
В зависимости от участка поражения боль локализуется в шейном, грудном или поясничном отделах спины. Все эти симптомы в большей степени характерны для острого миозита. Хроническое воспаление мышц спины, симптомы которого выражены меньше, может сопровождаться атрофией той или иной группы мышц. Признаки заболевания включают в себя болезненность спины при пальпации. Во время нее можно обнаружить уплотнение, или наличие небольших узелков. Интересно, что шейный, и грудной отделы часто поражаются только с одной стороны. Основная причина – переохлаждение. Симптомы такой специфической формы заболевания, как дерматомиозит – это наличие сыпи в области спины или на близлежащих участках, слабость, снижение веса больного человека, повышение температуры тела.
Диагностические и лечебные мероприятия по миозиту мышц спины.
Чтобы начать адекватное лечение, врач обязан поставить верный диагноз. Диагностика миозита основана на данных анамнеза заболевания, внешнем осмотре, результатах лабораторных и инструментальных методов исследования. Она осложняется тем, что патология может протекать незаметно, а боль и другие симптомы возникают только в период обострения. Кроме того, существует множество заболеваний со схожими проявлениями.
Бывает трудно отличить миозит мышц спины от болезней позвоночника или некоторых внутренних органов. К счастью, тяжелые разновидности миозита встречаются редко, а лечение острого миозита особых проблем не представляет. Чтобы быстрее снять болевые ощущения, нередко используют нестероидные противовоспалительные препараты, согревающие мази. Но назначать их должен врач – терапевт или невролог.
Облегчить состояние помогает и сухое тепло: шею обматывают шарфом, а на спину, поясницу или колено надевают корсет, пояс или наколенник из собачьей шерсти. Помогает точечный массаж с использованием эфирных масел.
При поражениях спины или поясницы необходим постельный режим на 3–5 дней. Врач может назначить физиотерапию: электрофорез, лазерную терапию, грязелечение, сеансы точечного массажа и иглоукалывания. Острый миозит очень важно долечить до конца, эта болезнь часто рецидивирует. В идеале нужно пройти и курс лечебной гимнастики – он поможет мышцам окончательно восстановиться после воспалительного процесса, укрепит их.
Особый случай – гнойный миозит. Здесь не обойтись без антибиотиков. В некоторых ситуациях необходимо вскрытие гнойника хирургом и специальные процедуры, например, промывание раны антисептическими растворами. Нужно помнить, что при гнойном миозите массаж противопоказан – разминание мышц может привести к распространению инфекции.
Вообще, разные формы миозита требуют разных подходов к лечению. Например, при аутоиммунных разновидностях болезни назначают курс глюкокортикоидов и прием иммуносупрессоров (препаратов, которые подавляют чрезмерную активность иммунитета). Если же причиной миозита стали паразитарные инфекции, то помимо перечисленных выше методов врач обязательно назначает прием антигельминтных препаратов. Что касается редких форм миозита, их лечением занимается, как правило, группа врачей разных специальностей. Терапия заболевания зависит от его формы.
Как лечить острый миозит?
- Во-первых, больной должен соблюдать покой на время лечения.
- Во-вторых, используются обезболивающие средства из группы НПВС.
- В-третьих, рекомендуется применять различные местные средства (мази, гели).
Параллельно можно проводить физиотерапию. Она предполагает использование электрофореза, УВЧ. Можно применять иглорефлексотерапию, водные процедуры, ЛФК, точечный массаж. Если у больного гнойный миозит в тяжелой форме, может потребоваться оперативное вмешательство: вскрытие абсцессов или гнойников с последующим дренированием. При этом назначаются антибактериальные препараты. Лечение вторичного миозита должно быть направлено на устранение основной причины заболевания.
Профилактика миозита мышц спины.
Профилактика заключается в своевременном лечении основных заболеваний, соблюдении режима труда и отдыха. Не рекомендуется длительное время находиться в неудобной позе или долго сидеть. Необходимо устраивать разминки, делать точечный самомассаж, гимнастику.
Не хотите снова испытывать мучительную боль – научитесь защищаться от миозита. Освоить приемы обороны, особенно важно тем, кто страдает остеохондрозом, сколиозом, заболеваниями суставов.
Угрозу воспаления мышц несут и частые простуды. В зоне повышенного риска — люди, которые много времени проводят в напряженной позе, например, работая за компьютером, а также водители, строители, музыканты.
Вот пять простых правил профилактики миозита:
- Берегитесь сквозняков: спровоцировать миозит мышц спины и шеи может открытое окно в машине, негерметичные окна, из которых дует в квартире или на работе. Садитесь всегда так, чтобы спина и шея были защищены от «проветривания».
- Рационально одевайтесь. В холодную и ветреную погоду на шее обязательно должен быть теплый шарф, надевайте теплое белье. В метро, торговом комплексе снимайте или расстегивайте верхнюю одежду, чтобы не выходить на улицу распаренным.
- При сидячей работе делайте перерывы и выполняйте упражнения для расслабления мышц спины и шеи.
- Не переносите простуду на ногах: лучше три дня отлежаться, чем неделями лечиться от миозита.
- Подружитесь со спортом: отличный вариант – плавание, гимнастика цигун или специальные упражнения от специалиста ЛФК.
Выполняйте такие простые методы профилактики. Знайте, что Ваше здоровье зачастую находится именно в Ваших руках.
Массаж на дому и в офисе при миозите
 Миозит – воспаление мышцы. Возникает в ответ на длительное статическое сокращение мускулатуры, выполняющей неестественную для нее работу.
Миозит – воспаление мышцы. Возникает в ответ на длительное статическое сокращение мускулатуры, выполняющей неестественную для нее работу.- Наклон корпуса вперед и напряжение мышц воротниковой зоны у маникюрш, ногтевых стилистов, швей, IT-специалистов.
- Длительное напряжение мышц ног и спины медиков во время многочасовых операций.
- Вынужденное согнутое положение садоводов и огородников при весенних работах, сборе урожая.
Проявления болезни
Воспаление мышц может развиваться постепенно.
- Сокращенный пучок мышц сдавливает сосуды между собственными волокнами. Продукты распада вывести некуда, пути питания блокированы. Расслабление не наступает.
- Образуется отек, который усугубляет эти нарушения. В процесс начинают вовлекаться соседние мышечные волокна. В это время больной чувствует тянущую мышечную боль, начинает ограничивать движения, вызывающие ее.
- По достижении критического количества воспаленной ткани боль становится острой. Она имеет характер ломоты, прострелов мучительной интенсивности.
Больной сам нащупывает болезненную мышцу. Она, распухшая от отека, очень болезненна. В ткани крупных воспаленных мышц можно прощупать плотные узлы. Это пучки спазмированных волокон, которые не могут расслабиться.
Задачи массажа при миозите
В остром периоде боль настолько сильна, что к страдающей мышце невозможно прикоснуться, поэтому работа разбивается на несколько этапов. В зависимости от задачи каждого этапа.
- Снять отечность соседних тканей, чтобы остановить распространение процесса на них.
- Восстановить кровообращение в очаге болезни.
- Уменьшить болезненность.
- Устранить уплотненные участки.
- Расслабить узловатые пучки мышечной ткани.
- Восстановить обменные процессы в мышце.
- Вернуть мускулатуре прежнюю сократительную функциональность.
Методика процедуры массажа
Методическое исполнение массажа, его технические приемы при миозите диктуются поэтапным выполнением поставленных задач.
- Для снятия отека выжимающими движениями изгоняется лишняя жидкость из тканей вокруг очага воспаления к ближайшему скоплению лимфатической ткани.
- Интенсивное растирание и щадящее разминание придадут интенсивность движению крови в обрабатываемой зоне.
- Решение задач предыдущих этапов и нервно-рефлекторные техники уменьшат болевые ощущения.
- Разминание мышцы с увеличивающейся глубиной и интенсивностью движений позволит устранить уплотнения, узлы, шишки.
Затем в курс массажа добавляются движения, контролируемые выздоравливающей мышцей. Движения вначале имеют пассивный характер (их производит специалист), постепенно их выполняет пациент.
Мероприятие можно считать завершенным, когда человек будет самостоятельно выполнять движения полной амплитуды при помощи мышцы, которой оказывалась помощь.
Шейный миозит – Все о массаже… Все о массаже…
Миозит шейного отдела позвоночника (Шейный миозит).
Шейный миозит, можно так сказать, что это собирательный термин. Он означает различные поражения разных групп мышц шейного отдела. Происходит такое под влиянием внешних и внутренних факторов. Данное заболевание может проявляться, как у взрослых, так и у детей. Все зависит от условий труда, интенсивности физических нагрузок в повседневной жизни, от тренировок или других сопутствующих причин. Причем, если не заниматься лечением, то данный недуг может очень быстро перейти в хроническую форму, и тогда проявление боли будет уже постоянным явлением. Поэтому своевременное обращение к врачу будет играть немаловажную роль.
Почему появляется шейный миозит?
Подавляющее большинство пациентов, которые перенесли это заболевание, отмечают появление начальных симптомов после переохлаждения или воздействия сквозняка. Эти причины действительно являются самыми частыми. Стоит человеку в холод или непогоду пройтись без шарфа, в расстегнутой куртке или посидеть на рабочем месте под открытой форточкой, как признаки патологии не заставят себя ждать и появляются уже через несколько часов.
Другая частая причина – это длительное вынужденное положение головы. Чтобы кровоснабжение шейных мышц не нарушалось, они должны постоянно работать: поворачивать, наклонять или поднимать голову. Даже во сне человек периодически меняет положение, нормализуя кровоток. Если мышцы шеи длительно выполняют одну функцию (например, удерживают голову в поднятом и повернутом в сторону состоянии), то в них нарушается и кровоток, и метаболизм. В результате начинается миозит мышц шеи.
Нередко воспаление развивается при механическом повреждении мышц: закрытых или открытых травмах шейной области. В этих случаях повреждение мышечных волокон всегда сопровождается миозитом, а если рана открытая и произошло ее инфицирование, то воспаление имеет гнойный характер. Инфекционное происхождение имеет и миозит шеи, который развивается на фоне общих вирусно-бактериальных или системных заболеваний. Например, при гриппе, ОРВИ, ангине, хроническом тонзиллите, ревматизме.
Из более редких причин воспаления шейных мышц стоит отметить паразитарные инвазии. Если локализация паразитов при эхинококкозе или трихинеллезе произошла в шейных мышечных массах, то ответной реакцией организма будет развитие воспалительного процесса. Такой миозит требует длительного и специфического лечения.
Симптомы шейного миозита.
Шейный миозит проявляется болями, как при движении головы, так и в покое, припухлостью пораженных мышц. Поражение обычно одностороннее, справа или слева. Мышцы шеи напряжены, иногда наблюдается покраснение кожи, отечность, прощупываются уплотненные узлы. Боли чаще тянущего характера, охватывают область от затылка до плеча. В некоторых случаях боль распространяется на руку, отдает в кончики пальцев. При движении болевые ощущения усиливаются, могут перейти в мышечный спазм, при этом боль становится непереносимой, а мышца каменеет. При миозитах могут быть сопутствующие головные боли, похожие на мигрень. Повышение температуры встречается нечасто и может говорить о более тяжелой форме – гнойном миозите шейного отдела. Обычно ему предшествует травма.
Остеохондроз и шейный миозит.
В некоторых случаях необходимо отличить симптомы миозита от шейного остеохондроза, чтобы правильно выбрать метод лечения. Это поможет сделать рентгеновский снимок, который покажет состояние шейного отдела позвоночника. Для миозита характерна связь с провоцирующим фактором: просквозило, долго находился в напряженной позе, перенес простуду на ногах. А само заболевание начинается, как правило, через пару дней, резкой болью утром после сна. В отличие от этого шейный остеохондроз обычно проявляется постоянными, ноющими болями, усиливающимися к вечеру, по мере утомления.
Если необходимо точно удостовериться в наличии воспалительного процесса в мышечной ткани или уточнить его природу, проводится биопсия.
Специфические заболевания.
При паразитарных инфекциях, таких как трихинеллез, токсоплазмоз, цистицеркоз, цисты или личинки паразитов могут разноситься с током крови и оседать в мышечной ткани. Это может приводить к развитию шейного миозита, в том числе у детей младшего возраста.
Встречаются миозиты вследствие туберкулеза, сифилиса, лепры, системных и аутоиммунных процессов. Для выявления специфических возбудителей необходимо лабораторное исследование.
Диагностика шейного миозита.
Чтобы правильно установить диагноз — шейный миозит, врачу необходимо:
- Осмотреть пациента, выяснить характер жалоб, понять, имели ли место провоцирующие факторы и какие именно.
- Назначить лабораторные исследования общего анализа крови и мочи. При необходимости анализ на ревмопробы и специфические миозит-антитела, исследования для выявления возбудителя инфекционной природы.
- Инструментальные методы исследования могут включать в себя рентген, УЗИ мышц, МРТ, биопсию.
Классификация шейного миозита.
В МКБ 10 шейный миозит получил код М60-М63 с дополнительным знаком 8 (другая локализация) и находится в классе «Болезни костно-мышечной системы и соединительной ткани». Некоторые диагностические коды приведены ниже:
- 08 Инфекционный шейный миозит;
- 18 Интерстициальный шейный миозит;
- М63.18 Шейный миозит при паразитарных инфекциях;
- М63.38 Шейный миозит при саркоидозе.
Какие бывают типы миозита?
Данное заболевание чаще всего возникает в результате переохлаждения или травмы, лечится он довольно легко и быстро. Но возможны и другие формы этой болезни, гораздо более сложные в своем течении и при лечении.
Инфекционные миозиты возникают вследствие воздействия инфекций или вирусов. Грипп, например, вполне может быть причиной инфекционного миозита. В этом случае лечение будет отличаться от обычной схемы тем, что будут применяться антибиотики для борьбы с инфекцией.
Паразитарные миозиты – в этом случае причиной служат, соответственно названию, паразиты. В курс лечения включаются, соответственно, лекарства для устранения этой проблемы.
Токсичные миозиты вызываются воздействием различных токсичных веществ. Эта форма является довольно редкой.
Гнойные миозиты – возникают при открытой травме в результате попадания инфекции. Лечатся очень тяжело, это единственная форма заболевания, при которой может происходить хирургическое вмешательство, поскольку возникает необходимость удалить гной.
Травматические миозиты – самая распространенная форма, заболевание носит именно травматический характер. Вызывается как различными травмами, так и переохлаждением. Лечится довольно легко и быстро, с применением минимума лекарственных средств (анальгетики и противовоспалительные средства), хотя и вызывает достаточно сильные боли.
Диагностика.
При обращении пациента к врачу, прежде всего, учитывается характерный комплекс жалоб. Затем производится осмотр, при котором специалист отмечает неполную амплитуду движений в шейном отделе позвоночника или их отсутствие, наличие гиперемии (покраснения) кожи. При пальпации он определяет уплотнение шейных мышц, их болезненность. Если необходима более детальная диагностика, то назначается исследование крови, электромиография, рентгенография. В тяжелых случаях осуществляется биопсия пораженной мышечной ткани.
Лечение шейного миозита.
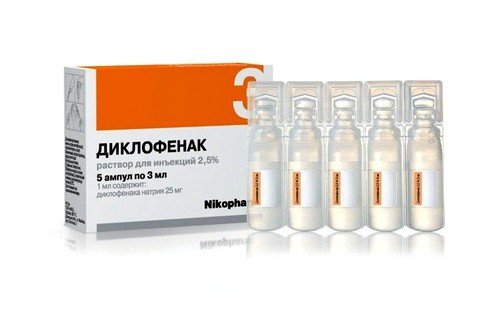
Лечение миозита шеи зависит от первопричины заболевания. Но в любом случае, терапия требует комплексного подхода с сочетанием медикаментозных и физиотерапевтических методов. Для снятия воспаления и уменьшения болей, возможно, назначение НПВС и анальгетиков. Нестероидные противовоспалительные препараты назначают на то время, пока воспаление не будет ликвидировано. При выраженных болях, отеке, гиперемии, повышении температуры тела, НПВС могут быть использованы в форме инъекций: Мелоксикам (Мовалис, Амелотекс), Кетопрофен (Кетонал, Фламакс, Флексен), Диклофенак (Вольтарен, Наклофен) и пр. Комбинированными препаратами, эффективно устраняющими боли и воспаление, являются Некст (ибупрофен + парацетамол), Паноксен, Доларен (диклофенак + парацетамол).
Снять мышечный спазм и боль позволяют препараты-миорелаксанты, такие как, Толперизон, Мидокалм, Гидроксизин, Баклофен, Тизанидин и пр.
Если заболевание носит системный характер, то врач может рекомендовать к приему препараты-иммуносупрессоры. Чаще всего это кортикостероиды: Триамцинолон, Бетаметазон, Дексаметазон, Гидрокортизон, Метилпреднизолон. Они оказывают угнетающее действие на иммунную систему и способствуют быстрому снятию воспаления. Однако эти средства имеют большое количество противопоказаний и опасных для здоровья побочных эффектов, поэтому назначать их может только специалист.
Для лечения гнойных миозитов назначают антибактериальные и жаропонижающие средства. Местные разогревающие мази в этом случае противопоказаны, так как их использование будет способствовать прогрессированию заболевания. Назначают антибактериальные препараты пенициллинового ряда, препараты из группы цефалоспоринов, макролидов. Воспалительный процесс в мышечной ткани требует комплексного подхода к его лечению. Несмотря на то, что многие больные при незначительном болевом синдроме не обращаются за медицинской помощью и лечатся подручными средствами, все же желательно, чтобы лечение миозита шеи осуществлял врач. В зависимости от тяжести воспаления и длительности течения болезни каждый пациент получает индивидуальную терапию, но общие ее принципы можно представить следующим образом:
- использование медикаментозных средств;
- применение массажа и физиотерапии;
- назначение специальной диеты, с ограничением пряностей, маринадов, соли и сахара.
Выбор лекарственных препаратов зависит от состояния больного и степени поражения мышечной ткани. Прежде всего, необходимо назначение противовоспалительных средств. Если миозит развился из-за травматического повреждения мышц, и имеет гнойный характер, то не обойтись без антибиотиков. Предпочтение оказывается средствам, имеющим широкий спектр действия (производные пенициллина, тетрациклин). При других формах патологии назначаются нестероидные противовоспалительные препараты, чаще для перорального (в виде таблеток или капсул) применения (Диклофенак, Мелоксикам, Целекоксиб, Ксефокам). Но при необходимости их можно вводить инъекционно.
Важнейшими способами лечения шейного миозита являются точечный массаж и физиотерапевтические методы. Их применение возможно, если у пациента полностью купирован интоксикационный синдром и температура тела нормализовалась. Приемы точечного массажа должны быть щадящими, чтобы дополнительно не травмировать мышечные волокна. При правильном проведении точечного массажа оказывается замечательный эффект. Он снимает боль, останавливает воспаление и ускоряет регенерацию мышечной ткани. Точечный массаж отлично сочетается с лечебной физкультурой. Движения нужно совершать осторожно, прекращая при появлении сильной боли, постепенно увеличивая амплитуду и длительность занятий.
Из методов физиотерапии при миозите проводится магнитотерапия, моксотерапия (прогревающие процедуры), миостимуляция, лечение ультразвуком.
В домашних условиях отличный эффект оказывают местные тепловые процедуры, использование различных компрессов. Хорошо помогают компрессы из листьев капусты, лопуха, горячей вареной картошки, растопленного парафина, применение наружно спиртовых растворов. Согревающие противовоспалительные мази можно приготовить самостоятельно: например, из сала или сливочного масла, яичного желтка, скипидара.
Помните, что если правильно использовать комплекс лечебных методов, то миозит шейных мышц можно вылечить за 1-2 недели, в зависимости от особенностей воспаления. Важно начать терапию вовремя и проводить ее под контролем специалиста.
6.19. Методика массажа при миозите
Воспаление скелетных мышц — миозит — бывает простудного, травматического, инфекционного и паразитарного происхождения и проявляется болями и мышечной слабостью. Инфекционный (в том числе гнойный) миозит требует серьезного комплексного лечения, специальной диеты, по поводу чего, естественно, надо обращаться к врачу. Во всех остальных случаях можно смело приступать к массажу.
Первые сеансы массажа должны быть щадящими и оказывать противовоспалительное, обезболивающее и рассасывающее действие. Так, при миозите мышц нижних конечностей вначале массируется область таза, затем мышцы бедра, голени и стопа.
На ягодичных мышцах выполняют поглаживание (2 — 3 раза), выжимание (3 — 4раза), разминание (4 — 5 раз), потряхивание (2 — 3 раза). Комплекс повторяется 2 — 3 раза.
На бедре применяют поглаживание комбинированное (2 — 3 раза), выжимание ребром ладони (4 — 5 раз), потряхивание (2— 3 раза), разминание ординарное (3 — 4 раза), двойное кольцевое и «двойной гриф» (по 2 — 3 раза), потряхивание и поглаживание (по 2 — 3 раза). Затем снова выжимание (2 — 3 раза), разминание двойное кольцевое (2— 3 раза), продольное (3 — 4 раза), потряхивание с поглаживанием (по 2 — 3 раза).
На икроножной мышце делают поглаживание (2 — 3 раза), выжимание и разминание (по 3 — 4 раза), потряхивание и поглаживание (по 2 — 3 раза), потом опять выжимание, разминание, потряхивание и поглаживание (по 2 — 3 раза).
На переднеберцовых мышцах применяют все возможные приемы.
Заканчивают сеанс повторением массажа бедра и голени, используя все приемы по 1 —2 раза. Сеанс (на него отводится до 9 — 15 мин) проводится 1 — 2 раза в день. Полезно сочетать его с тепловыми процедурами, использовать мази и растирания. Можно проводить массаж и в воде при температуре 37 — 39 °С.
6.20. Методика массажа при миалгии
Это заболевание проявляется болями в мышцах, ощущаемыми при давлении, активном и пассивном их растяжении и даже в состоянии покоя (отличить от невралгии сможет врач). Главные причины возникновения миалгии — охлаждение, продолжительное пребывание в сыром помещении (например, ночлег в сырой палатке), в холодной воде, на сквозняке и т.п. Миалгия может быть следствием неправильной деятельности двигательного аппарата, малой подвижности либо, напротив, чрезмерного напряжения мышц.
Сеанс массажа при миалгии начинается с легкого поглаживания и потряхивания (последний прием применяется на круглых мышцах). После этого переходят к разминанию (ординарное, «двойной гриф», двойное кольцевое и др.). Каждый прием повторяют по 3 — 4 раза, чередуя их с поглаживанием. Затем выполняют растирание прямолинейное и кругообразное подушечками больших пальцев и подушечками четырех пальцев, затем кругообразное фалангами согнутых пальцев, основанием ладони (по 3— 4 раза), чередуя эти приемы с поглаживанием и неболезненным давлением (одним и двумя пальцами, основанием ладони, кулаками).
Массажу должны предшествовать тепловые процедуры (ванна, лампа «соллюкс», парафинотерапия). Особенно эффективна паровая и суховоздушная баня.
Если массаж выполняется в бане, его следует проводить после двух-трех заходов в парную. Между заходами в парное отделение рекомендуется теплая ванна или горячий душ с предельным напором струи, направленной на больное место, не следует выходить в прохладное отделение и тем более плавать в бассейне. В парильном отделении полезно сделать «веничный компресс» — наложить горячий веник на больное место на 20 — 30 с. Хороший эффект дает резкое постегивание веником по больному месту. При массаже следует избегать сквозняков; скамья, где делают массаж, должна быть предварительно согрета.
Полезно использовать согревающие мази. Методика их применения такова: вначале делается глубокий массаж, а в конце сеанса на больное место тонким слоем наносится мазь (не втирается). При этом массируются области выше или ниже больного места, а к его непосредственному массированию приступают через 1 — 1,5 мин. Массаж должен быть глубоким, но безболезненным, чтобы не вызвать травму мягких тканей (при сильной боли мазь можно втирать только выше или ниже больного места). После массажа (самомассажа) на больное место накладывают сухую повязку или компресс. Массаж можно делать дважды в день, варьируя длительность сеансов. Вообще первые сеансы должны быть непродолжительными и легкими, в дальнейшем воздействие постепенно усиливается, а время проведения массажа может доходить до 7—10 мин.
itvm.ru Институт традиционной восточной медицины
При диагнозе миозит лечение процедурами направлено, в первую очередь, локально на область воспалительного поражения для устранения мышечного гипертонуса и спазмированности скелетных мышц, устранения застойных явлений и улучшения кровоснабжения мышечных тканей, улучшения циркуляции крови и лимфотока (лимфодренажа).
Лечение миозита процедурами дополняется индивидуальным курсом фитопрепаратов, обладающих противовоспалительным действием и улучшающих обменные процессы в тканях организма.
Благодаря комплексному подходу при диагнозе миозит лечение методами тибетской медицины позволяет устранить боли и воспаление в мышцах, улучшить мышечный тонус, устранить спазмированность и гипертонус мышц шеи (шейный миозит) и спины, остановить развитие заболевания и обратить его вспять до полного выздоровления.
Симптомы миозита
При диагнозе миозит симптомы заболевания имеют характер ноющих болей в мышцах спины, рук и ног (в зависимости от локализации воспалительного процесса).
Шейный миозит проявляется ноющими болями в области шеи, плечевого пояса, головы.
Другие симптомы миозита – мышечное напряжение, наличие в мышечных тканях болезненных уплотнений (узелков), отечность мышц.
Симптомом миозита может быть также покраснение кожи (гиперемия) в области воспалительного процесса. В случае наличия кожных симптомов заболевание называется дерматомиозитом.
Болевой синдром при миозите может иметь различную интенсивность и усиливаться при различных внешних факторах, например, при перемене погоды. Кроме того, при диагнозе миозит симптомы, как правило, усиливаются при пальпации и движениях, требующих мышечных сокращений.
Со временем симптомы миозита имеют тенденцию к прогрессированию, к болевому синдрому присоединяется ограниченная подвижность суставов и нарастающая мышечная слабость, вплоть до атрофии мышц.
Причины возникновения миозита
С позиций Восточной медицины основные факторы, способствующие диагнозу миозит – частые и длительные нервные стрессы и гипертонус скелетных мышц.
Нервные стрессы вызывают мышечные сокращения (защитная реакция организма), что со временем приводит к стойкой спазмированности мышц, способствующей воспалительному процессу – миозиту. Причиной спазмированности мышц может стать также длительное пребывание в вынужденной неудобной позе (профессиональный миозит).
Непосредственной причиной миозита может стать аутоиммунный процесс, вызванный дисбалансом иммунной системы. В этом случае миозит мышц нередко развивается как осложнение после вирусного заболевания, перенесенного на ногах — гриппа и др.
Способствующим фактором развития миозита может стать также переохлаждение (внешнее воздействие холода). Особенно часто миозит мышц возникает при одновременном действии нескольких факторов, например, при тяжелой работе на холоде, в довершение к перенесенному на ногах гриппу, или при болевом синдроме, сопровождающем остеохондороз (защемление нерва, боли в спине) и вызывающем стойкое рефлекторное напряжение мышц спины (миозит мышц спины).
Основная опасность миозита состоит в его тенденции прогрессировать, вовлекая в воспалительные процесс все новые группы мышц – так развивается полимиозит.
В зависимости от характера и причины заболевания различают простудный и профессиональный миозит мышц, а также гнойный и негнойный, острый и хронический миозит.
В зависимости от локализации воспалительного процесса различают миозит шеи, миозит спины и другие виды миозита.
Наибольшую опасность представляет собой шейный миозит, или миозит шеи.
Миозит шеи (шейный миозит)
Миозит шеи: симптомы и лечение в домашних условиях, мази и лекарства, массаж | Ревматолог
О симптомах и лечении миозита шеи должен знать каждый человек, поскольку с дискомфортом и болевыми ощущениями в шейном отделе сталкиваются все на протяжении жизни. Заболевание представляет собой воспалительный процесс, протекающий в мышцах шеи. Лечится болезнь довольно просто, не вызывая серьезных осложнений.
Что такое миозит шеи
Для многих остается непонятным, что такое миозит шеи и почему он возникает. Миозитом в медицине называют патологический процесс воспалительного характера, протекающий в мышцах шейного отдела. Для данной патологии характерны сильные болевые ощущения, слабость в мышцах, ограничение подвижности шеи.
Болезнь довольно распространена, особенно среди людей определенных профессий. Заниматься самолечением нежелательно, поскольку существует вероятность, что миозит был спровоцирован инфекцией, травмой или нарушением обмена веществ.
Причины патологии
Факторов, вызывающих появление патологии, достаточно много, но к основным относят различные инфекции, нарушенный обмен веществ, некоторые привычки, издержки профессиональной деятельности.
Также спровоцировать перенапряжение мышц могут чрезмерные физические нагрузки, длительное нахождение в неудобной позе, частые переохлаждения, стресс. Травмы являются еще одной распространенной причиной миозита. Патология может протекать как в острой, так и в хронической форме.
Читайте как лечить миозит ног
Признаки заболевания

Каждое заболевание имеет свою симптоматику и клиническую картину, однако для миозита существует ряд общих признаков, которые проявляются при всех его формах.
Основными симптомами являются:
- боли, усиливающиеся при движении или поворотах шеи,
- появление отеков, узелков, тяжей,
- повышенная температура тела,
- плохое общее самочувствие: головные боли, слабость.
Заболевание может быстро прогрессировать в результате травмы или перенапряжения, а при наличии инфекционных заболеваний – переходить в хроническую стадию.
Первым признаком шейного миозита являются сильные боли, которые носят простреливающий характер (особенно при поворотах или наклонах головы). Чаще всего симптомы усиливаются в утреннее время, поскольку за ночь шея отекает.
Симптомы воспаления мышц шеи пропадают через несколько дней при условии правильного лечения. Однако в случае неправильных терапевтических мероприятий возможен рецидив, лечение которого уже будет требовать больше времени и сил.
В случае инфицирования травмированных участков возможно появление лихорадки, болевых ощущений в плечах, спине и груди.
Довольно распространен миозит у школьников и маленьких детей. Это объясняется частым переохлаждением или нахождением на сквозняке. Также повлиять может неправильная подушка или неудобная поза во время сна. Диагностировать патологию у детей сложнее за счет того, что они не всегда могут объяснить, что их беспокоит.
Во избежание подобной ситуации следует внимательно наблюдать за ребенком и его поведением. Врачи не советуют заниматься самолечением миозита и ждать, пока он сам пройдет. При появлении первых признаков заболевания (у взрослого или ребенка) следует обратиться к специалисту за консультацией.
Терапевтические мероприятия
Как и чем лечить миозит шеи – вопрос, возникающий у всех, кому пришлось столкнуться с этой проблемой. Диагностируется патология достаточно просто. В большинстве случаев достаточно общего анализа крови, который выявит воспалительный процесс, протекающий в организме.
В редких случаях применяют электромиографию или морфологическое обследование тканей. Также выявить миозит можно при помощи рентгена. На снимках будут видны поврежденные мышечные волокна. Этот метод диагностирования позволяет отличить миозит от остеохондроза.
Читайте как лечить миозит мышц спины
Медикаментозное лечение
Лечение миозита шеи лекарственными средствами является наиболее распространенным способом. Однако, по мнению врачей, лечение может быть эффективным только в случае комплексного подхода. Он включает:
- постельный режим,
- диету,
- прием лекарственных препаратов, мазей, компрессов,
- хирургическое вмешательство (в случае гнойного миозита),
- ЛФК.
При обострении миозита в первую очередь необходимо снять воспаление и устранить болевые ощущения. Если заболевание носит инфекционную природу, специалист назначит антибиотики («,Мелоксикам»,, «,Ксефокам»,, «,Целекоксиб»,). Такие препараты имеют длительный период действия (12-14 часов), поэтому употребляются реже.

Также доктор пропишет обезболивающие препараты для купирования боли («,Нимесулид»,, «,Кетанов»,, «,Анальгин»,). Они помогут избавиться от сильной боли и на время облегчат самочувствие пациента.
Довольно эффективным при лечении миозита является использование нестероидных препаратов. Они позволяют нормализовать температуру тела, блокировать болевой синдром, снять воспаление. Такие препараты имеют ряд противопоказаний, поэтому курс лечения должен быть коротким и назначаться может исключительно специалистом.
В качестве согревающих препаратов пациентам назначают мази и компрессы. Они способны улучшать циркуляцию крови, снимать воспаление, устранять болевые ощущения.
Чаще всего используют такие мази при миозите шеи, как «,Апизатрон»,, «,Вольтарен»,, «,Диклофенак»,. «,Фастум гель», обладает противовоспалительным и обезболивающим действием. Снять отечность и воспаление можно с помощью мази «,Долобене»,.
Массаж при миозите шеи
Отдельную роль при лечении миозита отводят массажу. Данная процедура направлена на снятие воспалительного процесса, снижение болевых ощущений, расслабление мышц. Большой популярностью пользуется массаж в сочетании с рефлексотерапией.
Начинают массаж с поглаживаний. Затем переходят к растираниям (их можно делать круговыми движениями или линейными). Начинают движения подушечками пальцев, постепенно переходя на основание всей ладони. Растирают шею с небольшим надавливанием.
После растираний можно переходить к разминаниям. За несколько минут до окончания сеанса на больное место наносят согревающую мазь («Финалгон», «Апизатрон») и тщательно массируют больной участок и около него. Затем укутывают шею сухой теплой повязкой.
Помните, что в острый период больную шею ни в коем случае нельзя лечить массажем и спиртовыми компрессами, а также греть и применять физиотерапию!
Лечение народными средствами

Очень часто бывают случаи, когда человек ощущает, что мышца на шее воспалилась, а посетить врача нет времени или возможности. В этом случае многие прибегают к помощи народной медицины.
Самыми распространенными методами лечения миозита в домашних условиях являются компрессы и растирания. Эффективен компресс с капустным листом. Предварительно его обдают кипятком и прикладывают к шее, обматывая платком.
Компресс из давленого картофеля также славится своими целебными свойствами. Овощ отваривают в кожуре, давят его и прикладывают к больному месту. Держат такой компресс до полного остывания.
Заключение
Миозит не является опасным заболеванием, однако он способен доставлять человеку большой дискомфорт и негативно влиять на качество жизни. При правильном лечении заболевание проходит через несколько дней, а его симптомы полностью исчезают. Большую роль в профилактике миозита отводят физкультуре и физическим упражнениям.
Также существует ряд условий, соблюдая которые можно избежать неприятного заболевания: не находиться на сквозняке, избегать травм, растяжений, не перенапрягать мышцы шеи, вести активный образ жизни, заниматься спортом, избегать резких движений, следить за рационом питания.
Массаж миозите — SportWiki энциклопедия
Источник: «Лечебный массаж». Учебник для ВУЗов.
Автор: профессор А.А. Бирюков; Изд. «Академия», 2004.
Воспаление скелетных мышц — миозит — бывает простудного, травматического, инфекционного и паразитарного происхождения и проявляется болями и мышечной слабостью. Инфекционный (в том числе гнойный) миозит требует серьезного комплексного лечения, специальной диеты, по поводу чего, естественно, надо обращаться к врачу. Во всех остальных случаях можно смело приступать к массажу.
Первые сеансы массажа должны быть щадящими и оказывать противовоспалительное, обезболивающее и рассасывающее действие. Так, при миозите мышц нижних конечностей вначале массируется область таза, затем мышцы бедра, голени и стопа.
На ягодичных мышцах выполняют поглаживание (2 — 3 раза), выжимание (3 — 4 раза), разминание (4 — 5 раз), потряхивание (2 — 3 раза). Комплекс повторяется 2 — 3 раза.
На бедре применяют поглаживание комбинированное (2 — 3 раза), выжимание ребром ладони (4 — 5 раз), потряхивание (2— 3 раза), разминание ординарное (3 — 4 раза), двойное кольцевое и «двойной гриф» (по 2 — 3 раза), потряхивание и поглаживание (по 2 — 3 раза). Затем снова выжимание (2 — 3 раза), разминание двойное кольцевое (2 — 3 раза), продольное (3 — 4 раза), потряхивание с поглаживанием (по 2 — 3 раза).
На икроножной мышце делают поглаживание (2 — 3 раза), выжимание и разминание (по 3 — 4 раза), потряхивание и поглаживание (по 2 — 3 раза), потом опять выжимание, разминание, потряхивание и поглаживание (по 2 — 3 раза).
На переднеберцовых мышцах применяют все возможные приемы .
Заканчивают сеанс повторением массажа бедра и голени, используя все приемы по 1 — 2 раза. Сеанс (на него отводится до 9 — 15 мин) проводится 1 — 2 раза в день. Полезно сочетать его с тепловыми процедурами, использовать мази и растирания. Можно проводить массаж и в воде при температуре 37 — 39 °С.




 Неловко наклонились и не можете разогнуться? Боль такая нестерпимая, что слезы градом льются? Название этой болезни знакомо многим — радикулит. И страдают им не только грузчики и любители поднимать тяжести. Практически каждого второго из нас хотя бы раз в жизни скручивала подобная боль.
Неловко наклонились и не можете разогнуться? Боль такая нестерпимая, что слезы градом льются? Название этой болезни знакомо многим — радикулит. И страдают им не только грузчики и любители поднимать тяжести. Практически каждого второго из нас хотя бы раз в жизни скручивала подобная боль. Острый радикулит – состояние, которое характеризуется воспалением нервных корешков спинного мозга, что проявляется сильной болью, слабостью мышц и потерей чувствительности. Это одно из самых распространённых заболевания области поясницы, и чаще всего выявляется у людей старше 40 лет.
Острый радикулит – состояние, которое характеризуется воспалением нервных корешков спинного мозга, что проявляется сильной болью, слабостью мышц и потерей чувствительности. Это одно из самых распространённых заболевания области поясницы, и чаще всего выявляется у людей старше 40 лет. Если укол на данный момент сделать невозможно, любой из перечисленных препаратов можно принять в виде таблетки. Однако прежде, чем начинать такое лечение, следует помнить, что эти лекарства противопоказаны при любых заболеваниях желудка — тогда следует использовать обезболивающие лекарства.
Если укол на данный момент сделать невозможно, любой из перечисленных препаратов можно принять в виде таблетки. Однако прежде, чем начинать такое лечение, следует помнить, что эти лекарства противопоказаны при любых заболеваниях желудка — тогда следует использовать обезболивающие лекарства.







 Нарушение функций конечности, особенно при переломах в области бедер, выражено. Человек не может встать, так как испытывает боль, а нога не слушается. Подобные симптомы могут отсутствовать при переломах рук.
Нарушение функций конечности, особенно при переломах в области бедер, выражено. Человек не может встать, так как испытывает боль, а нога не слушается. Подобные симптомы могут отсутствовать при переломах рук. Симптоматика острой интоксикации колекальциферолом: диарея или запор, жажда, головная боль, сухость слизистого слоя рта, никтурия, поллакиурия, полиурия, тошнота, рвота, анорексия, общая слабость, необычная усталость, гиперкальциурия, гиперкальциемия, помутнение мочи, боль в костях, кожный зуд, артериальная гипертензия, сонливость, аритмия, фоточувствительность глаз, изменение настроения и психики, похудение, гастралгия, панкреатит, гиперемия конъюнктивы.
Симптоматика острой интоксикации колекальциферолом: диарея или запор, жажда, головная боль, сухость слизистого слоя рта, никтурия, поллакиурия, полиурия, тошнота, рвота, анорексия, общая слабость, необычная усталость, гиперкальциурия, гиперкальциемия, помутнение мочи, боль в костях, кожный зуд, артериальная гипертензия, сонливость, аритмия, фоточувствительность глаз, изменение настроения и психики, похудение, гастралгия, панкреатит, гиперемия конъюнктивы.













 i
i



















 Нередко симптом сочетается с неприятной отрыжкой.
Нередко симптом сочетается с неприятной отрыжкой. Если такое проявление дополняет желудочные боли, то стоит показаться врачу.
Если такое проявление дополняет желудочные боли, то стоит показаться врачу. Медикаменты помогут избавиться от беспокоящей проблемы.
Медикаменты помогут избавиться от беспокоящей проблемы.