Наколенники как выбрать: Рейтинг ТОП 10 лучших ортопедических наколенников: виды – Как подобрать наколенник по размеру
Наколенники при артрозе коленного сустава: как выбрать подходящую модель
При развитии артроза врачи нередко рекомендуют приобрести специальные наколенники. Благодаря им больной реже применяет обезболивающие средства, т.к. колено приобретает анатомически правильное положение, равномерно распределяется нагрузка на сустав и снижается интенсивность боли. Существует много моделей такого приспособления, поэтому нужно знать, как выбрать наколенники, чтобы они смогли помочь.
Необходимость наколенников
Развитие такого заболевания, как гонартроз, происходит из-за дегенеративных процессов в структурах, которые формируют колено, и травм. С помощью фиксатора, который накладывают на колени, сустав закрепляется, и поверхности трутся не так сильно. Это приводит к усилению кровотока, нормализации обменных процессов, замедлению дегенеративных изменений и старения суставов. Кроме того, больной легче переносит ходьбу.
Благодаря фиксирующему приспособлению функциональность сустава сохраняется по максимуму. Плотная фиксация обеспечивает снижение болевого синдрома. Наколенники являются хорошей альтернативой основному лечению.
Преимущества изделия:
- улучшает кровообращение в пораженном месте;
- повышает подвижность колена;
- снимает отек и припухлость;
- уменьшает воспалительные процессы в больных суставах;
- стабилизирует работу опорно-двигательного аппарата;
- снижает давление на суставы;
- постепенно уменьшает болевой синдром.

Фиксатор в зависимости от модели можно носить 2-8 часов в сутки. Надевать его рекомендуется перед повышенной физической деятельностью. Какие нужны наколенники при артрозе коленного сустава, как выбрать правильно тип и размер этого изделия, поможет врач-ревматолог или ортопед.
Правила выбора
Существует много моделей фиксаторов коленного сустава. Каждая имеет свои достоинства и недостатки. Основное отличие изделий – тип фиксации, который бывает:
- Закрытым. Благодаря таким наколенникам обеспечивается мягкая или полужесткая фиксация. Они облегают широкий участок ноги, способствуя возникновению согревающего эффекта. Изготавливают изделие из эластичного материала, причем в некоторых моделях добавляют утеплитель. Применяют его при нелокализованном болевом синдроме в коленном суставе. К недостаткам относят ограниченную влаго- и воздухопроницаемость, из-за чего повышается потливость кожи.
- Открытым. Наколенники такого типа способствуют мягкой фиксации. Конструкция представлена специальными ребрами, которые смягчают нагрузку. В том месте, где находится коленная чашечка, у бандажа имеется вырез. Применяют его при эпизодических и неинтенсивных болях, а также если существует дискомфорт под коленной чашечкой.
- Шарнирным. Такие изделия обеспечивают жесткую или полужесткую фиксацию благодаря жестким металлическим основам. Шарниры могут ограничивать или не ограничивать подвижность сустава. Это универсальный фиксатор, потому что применяют его при всех формах артроза.
- С подогревом. Такой наколенник содержит нагревающий элемент, повышающий температуру в пораженном месте, благодаря чему нормализуются диффузные процессы суставной жидкости, и улучшается метаболизм в хряще. Это изделие рекомендовано тем больным, у которых непрерывные интенсивные боли.

Подбирая фиксатор для коленного сустава, нужно также учитывать материал. Он бывает натуральной и с добавлением синтетики. В некоторых случаях в качестве согревающего элемента добавляют шерсть животного. Это позволяет создать вспомогательный лечебный эффект, улучшить кровоток и ускорить восстановление пораженной ткани.
Важно подобрать наколенники по размеру. Изделие не должно болтаться и сдавливать сосуды, а плотно прилегать к кожному покрову. Благодаря правильной фиксации снижается нагрузка на сустав и замедляется прогрессирование заболевания.
Топ лучших
Существует много моделей эластичных наколенников при гонартрозе коленного сустава. Лучшие из них, согласно отзывам, следующие: Pharmacels Patella Stabilizer Knee Brace PRO, Orto Professional BCK 270, Тривес Т-8511, Крейт F 521, Fosta F 1259, Экотен KS-E, ЛПП Фарм НК простой.
Pharmacels Patella Stabilizer Knee Brasce PRO
У наколенника этой модели усилена боковая поддержка, имеется кольцевой упругий контрфорс коленной чашечки и фиксирующие ремни. Благодаря неразъемной конструкции и точному анатомическому дизайну обеспечивается плотный обхват, создается комфортная распределительная компрессия сустава и стабилизация надколенника. Бандаж представлен 4 плоскими пружинами, которые изготавливают из оцинкованной стали. Располагаются они с латеральной и медиальной сторон колена. При движении изделие не смещается и обеспечивает свободное передвижение.

Orto Professional BCK 270
Это эластичный наколенник, имеющий пружинные вставки и отверстие над коленной чашечкой. Также он представлен 4 гибкими ребрами жесткости, с помощью которых осуществляется дополнительная разгрузка и стабилизация капсульно-связочного аппарата. Изготавливают изделие из сырья, содержащего наночастицы бамбукового угля. Это позволяет носить бандаж при повышенных физических нагрузках и сильной потливости.

Тривес Т 8511
С помощью наколенника такой модели обеспечивается умеренная фиксация колена. Эта конструкция характеризуется высоким качеством и удобством во время использования. Фиксатор закрывает коленную чашечку полностью, а верхнюю часть голени и нижнюю часть бедра – на 1/3. В результате обеспечивается надежная фиксация и поддержка сустава.
Крепится изделие с помощью 2 ремешков с застежками. В области коленной чашечки наколенник имеет отверстие. Это позволяет больному передвигаться без проблем. Кроме того, благодаря этому врач получает доступ к колену для осуществления лечебных процедур.

Крейт F 521
Это изделие высотой 26 см. Изготавливают его из неопрена, который способствует микромассажу во время движения и обеспечивает согревающий эффект. Наколенник представлен в виде разъемной конструкции, что облегчает процесс его надевания и надежную фиксацию на ноге. Бандаж имеет мягкое кольцо, позволяющее хорошо фиксировать коленную чашечку. Изделие имеет универсальный размер и отличается долговечностью.

Fosta F 1259
Фиксатор изготавливают из неопрена. Наколенник имеет кольцевую вставку, с помощью которой сустав надежно фиксируется. Такое изделие создает согревающий эффект и обеспечивает легкий массаж. Назначают его как с лечебной, так и профилактической целью. Бандаж предохраняет от травм колена, вывиха, переломов, разрыва мениска, синовита, гематом, бурсита, артроза. Если на коже имеются дефекты, наколенник надевают на чулок из хлопка. Носить его следует с разрешения врача до 12 часов ежедневно.

Экотен KS E
Изготавливают наколенник из аэропрена, хлопка и эластана. Такой материал обеспечивает хороший влаго- и воздухообмен. Представляет собой закрытый тип, обладающий анатомической формой. Назначают его при воспалительных процессах, небольших травмах, растяжениях, артрозах, остеоартрозах, артритах, после операции, во время занятий спортом для профилактики травм. Фиксатор напоминает эластичный бинт. При движении он не смещается, его не видно под одеждой. Длительность ношения определяет врач.

ЛПП Фарм НК простой
Это простой фиксатор, который назначают в период реабилитации после травм. Изготовлен из эластичного материала, обеспечивающего надежную защиту мышц при напряжении и фиксацию коленной чашечки. Применяют чаще всего при небольших травмах колена, ушибах, активных движениях, отеках. Изделие характеризуется хорошей воздухопроницаемостью, растяжимостью, эффективно удерживает тепло в коленном суставе, обладает массажным эффектом. Фиксатор плохо помогает при сильных болях и тяжелой степени заболевания.

Рекомендации при использовании наколенников
Бандаж нельзя носить постоянно. Его разрешено надевать ежедневно только на 3 часа, не более, т.к. связки и мышцы могут окончательно атрофироваться. Применять его следует при повышенной нагрузке. Фиксатор должен плотно обхватывать колено, но не сдавливать его. Несоблюдение этого правила приводит к нарушению микроциркуляции крови, и состояние больного может ухудшиться. После операций требуется менее эластичный бандаж, что позволяет полностью зафиксировать нижнюю конечность в правильном положении.
При длительном использовании, если пациент испытывает боль, за ситуацией должен следить ортопед. Если болевой синдром не стихает или не прекращается, необходимо подобрать другую модель изделия или дополнительно применять лекарственные средства. Кроме того, если во время ношения фиксатора появился отек, это свидетельствует о том, что он подобран не по размеру.
Лучше всего выбор делать в пользу шарнирного типа наколенника, который является универсальным. Стирают бандаж вручную в прохладной воде детским порошком, сушат, не отжимая, промакивая махровым полотенцем или хлопчатобумажной тканью.
как выбрать и как носить


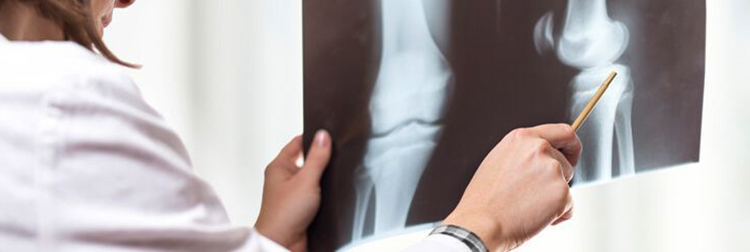
Как подобрать наколенники при артрозе коленного сустава. Фото: yeniurunler.today
Содержание[показать]
Наколенники при артрозе коленного сустава – это приспособление, которое поддерживает коленный сустав. Они производятся из различных материалов, что позволяет выбрать приемлемый вариант для человека. О необходимости носить наколенники при артрозе коленного сустава и как выбрать в каждом конкретном расскажет доктор после предварительного осмотра пациента.
Показания и противопоказания к применению
Ортопедические наколенники при артрозе рекомендовано применять в строгом соответствии с показаниями. Применение приспособлений рекомендуется во время протекания воспалительного процесса в суставах. При их использовании наблюдается отток синовиальной жидкости, что позволяет снять отечность. Пациенты утверждают, что с помощью наколенников снижается порог боли. Если человек будет постоянно использовать приспособление, то это снимет ограничение подвижности с больной конечности. Наколенники при артрозе нормализуют кровообращение. Приспособления характеризуются отсутствием противопоказаний, что предоставляет возможность его применения для широкого круга пациентов.
Виды наколенников при артрозе коленного сустава
Существует несколько разновидностей наколенников, которые применяются в соответствии с интенсивностью боли в колени. От формы патологии зависит степень фиксации наколенника. При чрезмерном стягивании наколенника и пережатии ноги наблюдается нарушение кровообращения.
Наколенники при артрозе коленного сустава могут быть:
- Закрытыми. Приспособления назначает только врач-ортопед после предварительного обследования больного. Применение закрытых наколенников рекомендуется при неизвестном генезе патологии. Благодаря бандажам, которые обеспечивают большую площадь поддержки колена, обеспечивается купирование болевого синдрома.
- Открытыми. Назначение бандажей проводится при несильно выраженном и эпизодическом болевом синдроме. Приспособления имеют спиральные ребра жесткости, что обеспечивает полноценное преодоление небольших нагрузок.
- Шарнирными. Это универсальные виды наколенников, которые рекомендовано использовать при посттравматических артрозах. При надежной фиксации сустава обеспечивается полноценное купирование боли.
В отдельную группу нужно выделить прогревающие наколенники. Они могут быть минеральными, шерстяными, магнитными или оснащаться галогенной лампой. Благодаря тепловому эффекту обеспечивается борьба с воспалением и снятие нагрузки с пораженного сустава. Ортопедические наколенники при артрозе обеспечивают восстановление работоспособности пораженного сустава.
Как выбрать наколенники при артрозе коленного сустава
Выбор приспособлений при артрозе должен проводиться в соответствии с определенными критериями. Перед покупкой наколенника рекомендуется определить его тип. Подбор приспособления проводится в соответствии с задачами, которые перед ним ставятся. Важным критерием выбора приспособления является материал. От него зависит стадия фиксация сустава, наличие прогревающего и терапевтического эффектов. На размер человек должен обращать внимание, так как от него зависит степень охвата области поражения. Производство наколенников при артрозе коленного сустава проводится из синтетических тканей или натуральных материалов. Этот показатель влияет на жесткость фиксации сустава, возникновение согревающего эффекта. При выборе приспособления обязательно нужно обращать внимание на размер. Приспособление должно не только правильно и качественно фиксироваться, но и обеспечить жесткость, которая может быть мягкой, средней или жесткой.
Размеры наколенников при артрозе коленного сустава
Размер наколенника зависит от диаметра колена. Размер S соответствует диаметру до 35 сантиметров, M – 35-40 сантиметров, L – 40-45 сантиметров, ХL – 45-50 сантиметров. Наколенники при артрозе коленного сустава могут быть профилактическими и лечебными. Они отличаются между собой по конструкции и материалу производства. Лечение артроза проводится с применением жестких приспособлений. С их помощью обеспечивается полная или частичная фиксация поврежденного колена. Наколенники средней жесткости являются прочными и эластичными. Для того чтобы повысить плотность производитель использует каркас и ремни. С помощью мягких наколенников обеспечивается легкая поддержка коленного сустава в течение 8 часов.


Наколенники при артрозе коленного сустава. Фото: imi-mgimo.ru
Сколько можно носить
Мягкие Наколенники при артрозе коленного сустава и приспособления средней жесткости можно носить постоянно. Шарнирные приспособления сложно использовать постоянно. Поэтому специалисты рекомендуют применять изделия периодически во время физических нагрузок. Если у человека отмечается возникновение болевого синдрома, то длительность применения наколенника определяется ортопедом. Сменить тип приспособления рекомендуется, если у пациента не стихает боль.
Лучшие наколенники при артрозе коленного сустава
Изготовлением наколенников при артрозе коленного сустава занимается большое количество производителей. К наиболее популярным из них относятся:
- Наколенник (бандаж) компрессионный (С 327 УНГА-РУС). Производитель: ТОНУС, ОАО. Приспособление применяется для умеренной фиксации и компрессии коленного сустава. Также он обладает согревающим эффектом. После надевания на ногу приспособление нужно равномерно распределить в области колена. Для того чтобы устранить избыточное передавливание тканей после надевания нужно разгладить складки наколенника.
- Биомаг Аппликатор наколенник магнитоэластичный для коленного сустава. Производитель: Надежда, ООО. Приспособление воздействует на область поражения магнитным полем, что способствует купированию воспалительного процесса. На ранней стадии болезни лечение проводится без использования лекарств. Также наколенники при артрозе коленного сустава можно применять одновременно с другими средствами. В наколеннике имеются эластомагниты (6 штук), которые располагаются в соответствии с биологически активными точками колена. Благодаря наличию специального выреза надежно фиксируется коленная чашечка.
- KineXib PRO кинезио-тейп бинт адгезивный восстанавливающий с усиленной фиксацией синий. Производитель: Winner Industries (Shenzhen) Co., Ltd. В период применения приспособления обеспечивается полноценное лечение артроза. Изделие не сковывает движения. Для того чтобы правильно наложить бинт пациенту рекомендуется воспользоваться помощью специалиста. Носить бинт можно неограниченное время. Благодаря универсальному материалу изделия его разрешается носить в воде.
- Наколенник из шерсти верблюдовых. Производитель: ЛЕОНАРДА-СЕРВИС, ООО. Действие приспособлений направлено на снятие болевого синдрома и отечности. Наколенник обладает выраженным согревающим эффектом. При использовании приспособления возможность развития осложнений сводится к минимуму. Использование наколенника при артрозе коленного сустава рекомендуется при хронических формах заболеваний, что позволит облегчить течение их болезни. Применение изделий разрешается неограниченное время.
Вывод
Артроз является серьезным заболеванием, при котором наблюдается разрушение сустава. Для лечения патологии рекомендовано использовать наколенники. Для обеспечения максимального эффекта воздействия приспособлений нужно чтобы их подбором занимался доктор после предварительного обследования больного.
Как выбрать строительные наколенники. > %
Наколенники для плиточников становятся острой необходимостью при работе в зимний период и на больших объемах работ (плитка на полу в супермаркетах, гаражах и т.д.) Это приспособление должно защищать от переохлаждения и уменьшать нагрузку на суставы, при работе, стоя на коленях.
Не все, известные мне разновидности строительных наколенников, удобны и соответствуют этим требованиям. У трех, самых распространенных видов, есть один существенный недостаток. Это пластмассовая вставка в центре.
Три вида наколенников.
Если у наколенника под номером 3 пластмассовый кожух имеет достаточную площадь опоры, то 1 и 2 наколенники очень неустойчивы при опоре на них. Значительная толщина, созданная вставкой, вызывает дополнительную приподнятость колена. Все это делает невозможным длительное пребывание на полу в них. Возникает постоянное напряжение, необходимое для соблюдения равновесия.
Одна из разновидностей наколенников.
Вторая разновидность этого вида приспособлений выполнена из резины или как указано в описании – из каучука. Во время работы на холодном полу это может спровоцировать болезнь коленного сустава на долгие годы.
Получается, что нет удобных и надежных наколенников. Но выход из тупиковой ситуации всегда найдется.
Один из вариантов – сделать реконструкцию первого типа наколенника:
- Снять пластмассовые наконечники.
- Надрезать с внутренней стороны подкладку.
- Вставить кусок экстрадированного пенополистирола или, еще лучше, кусок стиродура (немецкий пенополистирол).
Что дает утеплитель?
- Это тепло для колена. В таком приспособлении можно работать на коленях при минимально допустимых для укладки плитки температурах +5С. Для плитки это допустимая температура, но не для колена.
- Подкладка уменьшает давление на сустав. Колено не шатается, а плотно опирается на выемку в пенополистироле. Утеплитель, хоть и жесткий, но уже нет такого давления на сустав, как при опоре на бетон.
- – Главное преимущество пенополистирольной вставки – ничтожный вес. Наколенник не сползает и, почти, не ощутим на ноге. К нему можно быстро привыкнуть и не замечать.
Можно использовать толстый (4-5 сантиметров) пенополистирол. Утеплитель необходимо вырезать по размеру заводского наколенника и сделать немного на конус. Для большего комфорта под колено сделать небольшое углубление, которое со временем станет глубже. На двух фотографиях ниже это хорошо показано.
Вставки 5 сантиметрового пенополистирола.
Обрезка на конус вставки в наколеннике.
- Но если использовать утеплитель толщиной 3 сантиметра, отпадает необходимость, что-либо резать на конус, за исключением небольшого углубления по центру, под колено. Через час работы, в утеплителе образуется выемка, которая и будет фиксировать сустав.Со временем вставка сминается и лопается (обычно – месяц интенсивной работы). Замена не представляет сложности и денежных затрат.
Замена продавленной пенополистирольной вставки.
Проблема верхнего ремешка, который постоянно давит, решается просто. Его необходимо цеплять не на верхнюю липучку, а за нижнюю, по диагонали.
Резиновые лямки растягиваются и не сковывают движения.
Эти наколенники в действии можно увидеть в коротком видео – заполнении швов на открытом балконе. Поздняя осень – температура еще плюсовая, но на утро плитка становится холодная. Надевать на колено утепляющие подкладки становится необходимостью.
Изучая англоязычную часть видео хостинга (YouTube), я обратил внимание, что мало кто из плиточников (“нерусских”) носит наколенники. Хотя выбор у них на порядок больше. Много видео, где наколенники лежат на полу, и при укладке плитки, мастера опираются на них коленями. Но если вставали, то наколенники продолжали лежать на полу.
Единственно, интересный тип наколенника был у паркетчика (США) – кожаный и на одном ремне, с застежкой. Он постоянно работал, и они не сползали с ноги.
Что-то похожее появилось в продаже и в русскоязычном интернете. Кожаные наколенники с подкладкой из натурального войлока. Предназначены для нефтяников, монтажников, сварщиков и паркетчиков.
Их достоинство:
- Плоская опора из кожи. Это дает долговечность и устойчивую опору. Толщина незначительная, то есть, центр тяжести не поднимается над опорой.
- Крепление на одном, нижнем ремне. Отсутствует второе крепление, которое постоянно давит в подколенной впадине.
- Войлочный утеплитель. Насколько это качественный материал, и как сильно сминается, можно сказать только испытав их. Но если использован натуральный войлок (как на валенках), то проблема теплозащиты решена.
Кожаные наколенники с натуральным войлоком.
То, что верхнее крепление давит в подколенной впадине уже обратили внимание производители:
Как альтернатива наколенникам, иногда используют коврик (подложку) под ноги, во время укладки плитки на полу. Такая подушка под колени, из литого полиуретана, есть в продаже у итальянской фирмы “Morbidone. RAIMONDI”.
Ниже подборка комментариев и отзывов разных мастеров о их опыте использования наколенников:
(для лучшего просмотра нажать
на стрелку в верхнем углу)
Скачать фрагмент бесплатно (PDF, 1.07MB)
P.S. (Добавленная запись)
Sal DiBlasi (это тот плиточник, чьи резиновые наколенники всегда лежали на полу) приобрел недавно новые наколенники, к которым стоит присмотреться.
Его комментарий:
Какие достоинства у новых наколенников:
Выполнена четкая фиксация колена. И про это у них есть здравое медицинское обоснование (перевод от Гугл, но смысл понятен):
Схема фиксации сустава в новых наколенниках.
Лямки не давят за счет индивидуального подбора размеров и особенностей крепления:
Фиксация ремней наколенника крест на крест.
Толстая подкладке из плотного пенополиэтилена + пластиковая основа, уберегают сустав от переохлаждения и преждевременного износа:
Медицинское обоснование надежности наколенников.
Под вопросом остается – насколько быстро можно привыкнуть и не замечать громоздкую конструкцию на ногах во время работы?
Подробные ролики об новых наколенниках, ниже:
Сайт, об этом (и возможно, где заказать): https://proknee.com/
P.S.
Наблюдая дальше за Sal DiBlasi , как он использует новые наколенники, можно сделать ввод – НИКАК.
Лучше всего понять, чем не подошло новое приспособление (иначе его не назовешь) – это спросить у Sal DiBlasi. Но можно рискнуть и сделать это за него:
- Привычка – вторая натура. Нужно время, чтобы победить и выработать новую. Но если бы новые наколенники были удобней, то прорастание новой привычки шло бы быстрее.
- “Приспособление” – это главный недостаток. Сильно все сложно и громоздко.
Но это не значит, что они безнадежно плохие. Если их упростить, взяв лучшие наработки, то можно получить хороший результат.
Как выбрать наколенники. Взгляд профессионала.
Надеть наколенники или не надеть?
Вот в чем вопрос!
Вообще, в юном волейбольном возрасте, в спортшколах к примеру, поголовно все используют наколенники.
Перемещения по площадке еще не отточены, падения очень распространены. Поэтому все обосновано.
Можно сравнивать начинающих любителей волейбола со спортшкольниками, поэтому первый вопрос мы разрешили.
На первое время они вам могут понадобится, если вы планируете активно участвовать в процессе и не боятся сделать лишние движения.
Дальше возникает вопрос.
Какие?
Ответ: Самые защищающие.
Из своего 19-летнего опыта столкновений области коленного сустава с паркетом волейбольной площадки могу обрисовать наиболее страдающие места:
- ссадины и ушибы под коленной чашечкой;
- ссадины и ушибы на коленной чашечки;
- ушибы и ссадины на внешней стороне коленки ;
- ушибы и ссадины на внутренней стороне коленки.
В общем все образования, что выделяются на коленке- бьются и травмируются. То же справедливо, кстати и для других частей тела. Об этом мы еще поговорим.
То есть, получается, что нам надо защитить переднюю и боковые стороны коленки.
Первое правило выбора наколенников для новичков в волейболе: Выбираем защиту по спереди и сбоку.
Честно говоря, ничего лучшего модели asics gel knee pad я не пробовал.
Модель уже лет 10, если не больше, продается и, похоже, не собирается уходить.
По амплуа
Доигровщикам и либеро падать приходится чаще в силу роли на площадке, поэтому вышеописанные наколенники вполне подходят.
В целом, наколенник- громоздкая конструкция и инородная, поэтому рано или поздно возникает желание минимизировать ее или убрать.
Пасующие, диагональные и первые темпы выбирают, чаще всего наколенники более легкие, как правило без боковой защиты.
Ортезы с наколенником
Также можно встретить ортезы со встроенным наколенником. Что это такое?
Представьте, вы потянули связку или восстанавливаетесь, не дай Бог, после травмы колена. Играть вам хочется, а травмировать коленку нет.
Тогда вам нужно два “гаджета”. Ортез для фиксации коленного сустава и наколенник. С недавних пор можно обойтись одним. Вот такого, примерно, вида ортезы способны решить вашу задачу.
Хотя, это все равно компромисс, а не полноценный защитник.
После наколенников
Если обратите внимание на игру профессионалов они не используют наколенники как таковые. Чаще мы можем увидеть ортезы для профилактики травм. Не путайте в таком случае эти категории.
Почему? Потому что наколенники для мужчин- это не навсегда.
Когда вы владеете техникой перемещения и падений. Наколенники вам становятся не нужными
Да, здесь есть 50% оговорка. Вышесказанное справедливо для мужчин.
Так как в технике женского падения активно используется колено, а значит наколенник необходим всегда.
И про другие выступающие части тела.
Когда техника падения доведена до совершенства или близко к этому, иногда возможны ушибы и ссадины на локте и на углу тазовой кости (чаще бьющей руки).
Для локтя бывают налокотники. В моде фирма McDavid.
Защитить уже травмированный угол таза можно путем самостоятельных манипуляций и плясок с бубнами, готового решения на моей памяти нет.
Летайте низко над площадкой, поднимайте мячи и не травмируйтесь!
Правильно падать мы учим на тренировках в нашей школе волейбола, в Москве!
p/s/ Часто используют наколенник на одно колено. Для профилактики, моды или по другим причинам)
Игорь Шепелев,
Главный тренер
Школы волейбола “Залп” (с)
Как выбрать наколенники для бега
Колени – одно из самых уязвимых мест бегуна, поскольку на коленный сустав во время бега приходится большая часть нагрузки. Кроме того, именно эта область страдает во время внезапных остановок при движении, резких поворотах, травмах позвоночника или использовании неправильной обуви (старайтесь использовать правильную обувь для бега). Также приводит к износу сустава увеличение интенсивности тренировок, возрастные изменения в тканях. Между тем от состояния коленей зависит здоровье всего опорно-двигательного аппарата, выполнение амортизирующей функции при приземлении.
Чтобы предупредить повреждения коленного сустава, снизить уровень нагрузки на связки, для быстрого восстановления, поддержания активного образа жизни и снижения вероятности возникновения рецидивов применяются наколенники для бега. Такие нехитрые приспособления позволяют повысить эффективность и длительность тренировки без риска получения травмы. В данной статье мы расскажем, как выбрать наколенники в зависимости от типа травмы, рассмотрим основные виды изделий и лучшие модели данной категории продукции.
Когда нужны наколенники для бега
Наколенники могут использоваться как в профилактических, так и лечебных целях. В первом случае изделия применяются для обеспечения защиты коленного сустава от травматизации за счет стабилизации боковых связок колена и фиксации коленной чашечки. Это позволяет получить дополнительную поддержку, которая поможет полностью настроиться на технику бега, не отвлекаясь на ощущения в коленях. Во втором случае наколенники используются для полного обездвиживания сустава, а также ускорения восстановления поврежденных тканей и выведения жидкости.
В частности, применение наколенников целесообразно в следующих случаях:
- Подготовка к забегам на длительные дистанции
- Наличие болевого синдрома
- Реабилитация после травмы
- Обострение хронических заболеваний коленного сустава
- Наличие заболеваний сосудов в области ног
- «Нестабильность» ходьбы
- Суставные переломы
- Вальгус коленей – искривление суставов
- Растяжение связок
- Снижение подвижности суставов
- Вывих коленной чашечки
- Травмирование мениска
- Дистрофические изменения тканей колена
- Артроз или артрит
- После получения травмы
- Болевые ощущения после нагрузок
- Послеоперационное восстановление
В зависимости от характера травмы применяется определенный тип бандажа.
Типы наколенников
Сегодня в аптеках можно приобрести такие виды наколенников:
- Лечебные. Фиксируют коленную чашечку в необходимом положении, оказывают согревающее действие, стимулируют кровоток, уменьшают отечность, обеспечивают эффективное восстановление после оперативных вмешательств, улучшают работоспособность и гибкость сустава, способствуют заживлению поврежденных тканей, как костных, так и мягких. Иногда применяются в качестве аналога наложения гипсовой повязки. Некоторые модели обладают разъемной конструкцией, что облегчает процесс обработки ран или швов.
- Профилактические. Применяются во время физических нагрузок или при наличии излишней массы тела для снижения уровня нагрузки на область колена. Довольно эластичны, могут применяться в качестве замены бинта. Помогают снизить вероятность получения повреждений и травм.
- Ежедневные. Используются для улучшения кровообращения, снижения отечности и дополнительной поддержки. Частично снижают нагрузку, но не являются защитой от травм.
- Компрессионные. Обеспечивают базовую поддержку, защищают колено от случайного травмирования, согревают и улучшают кровообращение. Создают умеренную компрессию. Компрессионный наколенник для бега используют и при наличии определенной травмы колена, что позволяет избежать ее усугубления.
- Амортизирующие. Принимают часть ударной нагрузки на себя, что снижает уровень напряжения коленного сустава во время бега. В результате улучшается интенсивность и результативность тренировки.
- Фиксирующие. Обеспечивают обездвиживание коленной чашечки, высокий уровень защиты. Применяются в случае получения травм. Такой суппорт колена выступает в качестве дополнительных «связок». Могут быть оснащены специальными регуляторами, которые позволяют контролировать амплитуду движений. Обязательны к использованию при тяжелых нагрузках.
Каждая ситуация индивидуальна (играет роль степень повреждения, спортивная нагрузка, характер и локализация боли и др.), поэтому перед использованием определенного типа изделия следует предварительно проконсультироваться с лечащим врачом.
Примеры наколенников разных типов
Ниже представлены лучшие наколенники для бега по сочетанию цены и качества, что подтверждают выводы специалистов и отзывы пользователей:
Лечебные
Ortop NS-716
Материал – неопрен, полиэстер.
Применяются при нестабильности сустава колена, наличии травм в коленной области. Фиксируются на ноге с помощью специальных ремней. Используются при воспалениях, артритах, нестабильности коленного сустава, артрозах и артритах, при восстановлении после оперативного вмешательства. Обеспечивают боковую стабилизацию и разгрузку сустава. Снижают отечность, боль и усиливают кровоснабжение.
Недостаток – требуют деликатного ухода.
Цена — около 38 $.

Реабилитимед К-1 ТМ
Материал – аэропрен, металл.
Надежно фиксируют сустав с помощью спиральных ребер жесткости, выполненных из металла. Предназначение – иммобилизация колена при лечении хронических заболеваний и травматизации колена. Оснащены ремнями-липучками, позволяющими фиксировать изделие на конечности в необходимом положении. Согревают ткани, улучшают приток крови, не препятствуют притоку воздуха к коже. Применяются при появлении болей, деформировании сустава, обострении хронических заболеваний, нестабильности сустава, реабилитации и профилактике.
Особенность – максимальная адаптация к форме конечности.
Недостаток – не подходят при острых воспалительных процессах с выделением гноя, опухолях, в первые 72 часа после получения серьезной травмы.
Цена — около 21 $.
Профилактические
Ortiman 9106 Rodisil
Инновационный материал, выполненный по технологии 3D-вязки, техногель.
Обеспечивают стабилизацию коленного сустава, фиксацию коленной чашечки за счет сверхпрочных застежек, комфорт при сгибании и разгибании сустава. Сохраняют свои качества после стирки, не раздражают кожу, Применяются в целях консервативной терапии, профилактики и снижения вероятности повторного получения травмы, наличии воспалительных и деструктивных процессов в области коленного сустава.
Недостатки – не подходят при наличии опухолевидных образований в области колена.
Стоимость — около 88 $.
Asics GEL KNEE PAD U DRK FW14-15
Материал – литой каучук, полиэстер.
Ортопедические, обладают эластичностью, надежно фиксируются на ноге. При этом не оказывают давления, адаптируются под форму ног, их можно носить под одеждой. Улучшают кровообращение, ускоряют кровообращение в тканях и обеспечивают доступ воздуха к коже. Снижают болевые ощущения, распределяют и амортизируют ударные нагрузки. Позволяют уменьшить вероятность получения травм коленей, защищают в процессе ударных нагрузок, впитывают влагу, не позволяя конечности вспотеть.
Недостаток – не подходят лицам с индивидуальной непереносимостью материала.
Цена — около 16 $.

Ежедневные
Actius ACE 802 Orliman
Материал – 3D-трикотаж.
Эластичные, предупреждают микротравмы, снимают боль и снижают уровень нагрузки. Воздухопроницаемые, препятствую скоплению влаги. Помогают при артрите, обеспечивают поддержание коленной чашечки в правильном положении.
Недостатки – требуют особого ухода.
Цена – около 17 $.

KS-10 Dr. Life
Материал – силикон, эластичная ткань.
Фиксируются по анатомическим изгибам конечности, удобные в процессе одевания, воздухопроницаемые. Снижают вероятность растяжений и отека тканей. Обладают массажным, лимфодренажным эффектом, снимают дискомфортные ощущения в области коленной чашечки, гипоаллергенны. Подходят для спорта – комфортны во время физических нагрузок.
Минусы – не подходят при индивидуальной непереносимости материала, требуют деликатного ухода.
Цена – около 8 $.
Компрессионные
Наколенник БК-1Х Тиса
Материал – хлопок, лайкра, эластан.
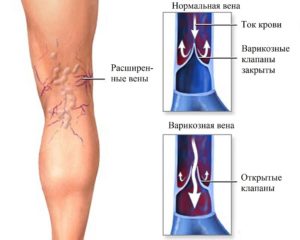
Применяется при физических нагрузках. Обеспечивает компрессионную поддержку конечностей. Также используется при артрозах и артритах, после оперативных вмешательств, травм, растяжений, в качестве профилактики развития варикоза.
Недостаток – недолговечность.
Цена – около 7 $.
Medi elastic Knee Supports
Материал – силикон.
Спортивный бандаж на колено для бега такого типа применяется для стабилизации коленного сустава, при растяжении связок, воспалении тканей, наличии патологических изменений суставов. Оказывает микромассирующий эффект, незаметен под одеждой. Данная модель имеет широкий диапазон размеров – 7 вариантов.
Недостатки – не подходят при наличии опухолей в области колена.
Цена — около 36 $.

Амортизирующие
4100 Orliman
Материал – неопрен.
Подходят для снижения ударной нагрузки на коленные суставы при занятии бегом. Соответствуют анатомической форме конечностей. Используются при хронических дегенеративных изменениях суставов, ушибах, травмах, для дополнительной защиты, снижения усталости и болевых ощущений после тренировки. Обеспечивают дополнительную поддержку и компрессию. Приятные на ощупь, не деформируются в процессе эксплуатации.
Недостатки – требуют особого ухода, могут вызвать гипертермию, не подходят для длительного ношения.
Цена — около 26 $.
Наколенник К-1У Реабилитимед
Материал – воздушный неопрен, металлические ребра.
Обеспечивают фиксацию, защиту коленного сустава и снижение ударных нагрузок. Подходят для ношения в период после оперативных вмешательств, восстановления после полученных травм. Снимают отечность, локальные боли. Снижают вероятность получения травм и растяжений. Обеспечивают поступление воздуха к коже, гипоаллергенны.
Недостатки – не подходят при наличии кожных заболеваний в области колена, не применяются в первые 72 после получения травмы в области сустава.
Цена – около 19 $.

Фиксирующие
Aurafix REF: AO-47
Материал – махровая ткань, губка, липкая поверхность.
Имеются специальные ребра жесткости из металла. Возможность регуляции изделия по ноге с помощью липучек. Обеспечивают фиксацию ноги в любых направлениях. Заменяют гипсовую повязку. Данный фиксатор коленного сустава используется при смещении чашечки колена, повреждении связок, оперативного вмешательства, растяжениях и вывихах, деформациях сустава, артрите, артрозе. Предназначен для длительного использования.
Недостаток – подверженность механической деформации.
Цена — около 46 $.

Реабилитимед К-1У
Материал – аэропрен.
Оснащен спиралевидными ребрами из металла.Применяется для мягкой фиксации, поддержки мягких тканей и сустава колена. Обладает микромассажным, согревающим эффектом. Стимулирует кровоснабжение и доставку питательных веществ к мышцам. Используется при травмах и ушибах колена, при травме мениска, нестабильности сустава колена, в реабилитационный период, после оперативного вмешательства. Эффективен при быстрой утомляемости, в качестве предупреждения получения травм и растяжений при занятии спортом.
Минусы – не подходит в первые 72 часа после получения острой травмы.
Цена — около 19 $.
Выбор наколенников в зависимости от травмы
Выбирать наколенники следует ориентируясь на характер травмы. В частности:
- Лечебные – применяются после проведения операции, при травме мениска, повреждении связок, остеохондропатии, переломах, артрозах, остеоартрозах.
- Профилактические следует выбирать при незначительных травмах, отеках, ушибах. Эластичный наколенник улучшит циркуляцию крови, снизит отечность и интенсивность боли. Эффективен при повреждении связок, ликвидации последствий артрита, артроза, травматизации, применяется для снижения нагрузки и минимизации вероятности получения травм при занятии спортом.
- Ежедневные – используются при отечности, наличии дискомфорта в области сустава и небольших растяжений, для поддержки мышц и связок.
- Компрессионные – для улучшения микроциркуляции тканей, снятия отека, применяются при артритах, больших нагрузках на суставы.
- Амортизирующие – используются, когда болят колени, при ушибах, растяжениях, наличии лишнего веса, артрозных изменениях в суставе, снимают напряжение.
- Фиксирующим наколенникам с ребрами жесткости следует отдавать предпочтение при наличии неустойчивости сустава колена, артрозах, артритах в запущенных формах, растяжении связок, смещении сустава, переломах и вывихах.
Материалы наколенников для бега
В качестве материала для изготовления наколенников зачастую используется следующее:
- Трикотаж – обеспечивает компрессионную функцию изделий, сохранение тепла в области поврежденного сустава, оказывает микромассажное действие. Данный материал используется для легкой фиксации после небольших травм, при отеке тканей, растяжении связок, в качестве альтернативы эластичному бинту.
- Неопрен – снижает вероятность получения травм при спортивных нагрузках, обеспечивает надежную фиксацию, амортизацию во время бега. Согревает ткани, не подходит для длительного ношения.
- Силикон – обеспечивает надежную фиксацию сустава в необходимом положении. Применяется после перенесения травм и оперативных вмешательств.
- Хлопок – обеспечивает плотное прилегание изделия к поверхности конечности, обладает ортопедическим эффектом, гипоаллергенен.
- Нейлон – прочные, обладают большим сроком эксплуатации.
- Лайкра – изделия на основе такого материала отличаются упругостью, обеспечивают доступ воздуха к телу.
- Спандекс – применяется для плотного облегания конечности.
Размеры наколенников для бега
Критично важно знать, как подобрать наколенник по размеру, ведь изделие должно плотно облегать ногу, но при этом не передавливать участок конечности. Определяться следует исходя из своего размера и рельефа мышц, а также характерных анатомических особенностей коленной чашечки.
Для того чтобы определить, какой размер наколенника подходит вам лично, нужно замерить окружность коленного сустава. Соотношение между этими параметрами следующее:
| Обхват сустава колена (мм) | Размеры наколенников |
| 380—460 | SR |
| 430—460 | XL |
| 330—380 | JR |
| 380—430 | L |
| 350—380 | M |
| 330—350 | S |
Правильно подобранное изделие не вызывает дискомфорта и облегает конечность по ее форме. Также следует помнить, что приобретение изделий на липучках имеет важное преимущество – возможность изменения силы фиксации.
Таблица подбора наколенников
| Название наколенников | Тип изделия | Характер травмы | Материал изготовления |
| Ortop NS-716 | Лечебные | Воспаления, артриты, травмы | Неопрен, полиэстер |
| Реабилитимед К-1 ТМ | Лечебные | Травмы. Деформации, ушибы | Аэропрен, хлопчатобумажная ткань |
| Ortiman 9106 Rodisil | Профилактические | Растяжение связок, артриты, артрозы, травмы. | Инновационный материал, техногель |
| Asics GEL KNEE PAD U DRK FW14-15 | Профилактическое | Незначительные повреждения, растяжения. | Литой каучук, полиэстер. |
| Actius ACE 802 Orliman | Ежедневные | Микротравмы | 3D-трикотаж |
| KS-10 Dr. Life | Ежедневные | Отек, растяжения | Силикон, эластичная ткань |
| БК-1Х Тиса | Компрессионные | Артрит, артроз | Хлопок, лайкра, эластан |
| Medi elastic Knee Supports | Компрессионные | Воспаления. Патологические изменения суставов | Силикон |
| 4100 Orliman | Амортизирующие | Ушибы | Неопрен |
| К-1У Реабилитимед | Амортизирующие | Отечность, растяжение | Воздушный неопрен, металлические ребра. |
| Aurafix REF: AO-47. | Фиксирующие | Травмы, вывихи | Губкоподобная махровая ткань (AuraTerry) |
| Реабилитимед К-1У | Фиксирующее | Ушибы. Повреждения менисков | Аэропрен |
От травмирования коленей и появления болей в данной области не застрахован никто – ни начинающие бегуны, ни профессионалы с опытом. Не стоит игнорировать данные проявления, продолжая тренировки, несмотря на дискомфорт. Стоит обратиться к специалистам и подобрать оптимальные наколенники. С их помощью прекратится прогрессирование патологий, а бег будет приносить настоящее удовольствие.


 Эта процедура представляет собой хирургический способ исследования, во время которого в колено вводится эндоскопический инструмент, форма которого напоминает тонкую трубку. Такой инструмент называют артросокопом, с его помощью можно осуществлять диагностику и даже проводить лечение.
Эта процедура представляет собой хирургический способ исследования, во время которого в колено вводится эндоскопический инструмент, форма которого напоминает тонкую трубку. Такой инструмент называют артросокопом, с его помощью можно осуществлять диагностику и даже проводить лечение. Стоит заметить, что зачастую причиной операции является артрит. Артроскопия колена проводится при артрите, включая инфекционные, воспалительные и дегенеративные виды болезни и при различных повреждениях коленного сустава.
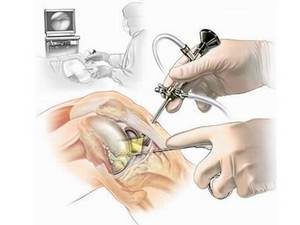
Стоит заметить, что зачастую причиной операции является артрит. Артроскопия колена проводится при артрите, включая инфекционные, воспалительные и дегенеративные виды болезни и при различных повреждениях коленного сустава. Артроскопия – достаточно безопасная и простая процедура. По причине того, что размеры надреза маленькие, последствия становятся минимальными. Но во многих случаях может появиться боль либо отек, а иногда в больном колене слышится хруст.
Артроскопия – достаточно безопасная и простая процедура. По причине того, что размеры надреза маленькие, последствия становятся минимальными. Но во многих случаях может появиться боль либо отек, а иногда в больном колене слышится хруст.
















 Загрузка…
Загрузка…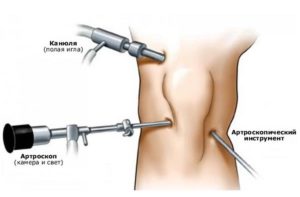
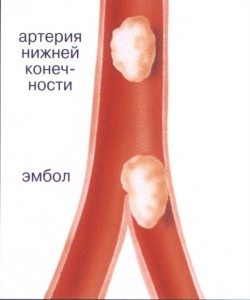
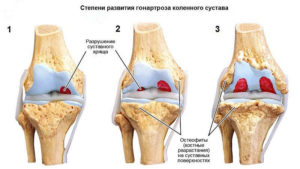




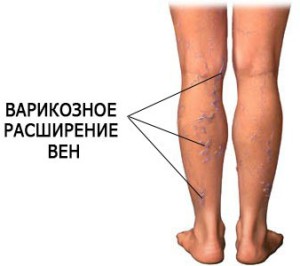



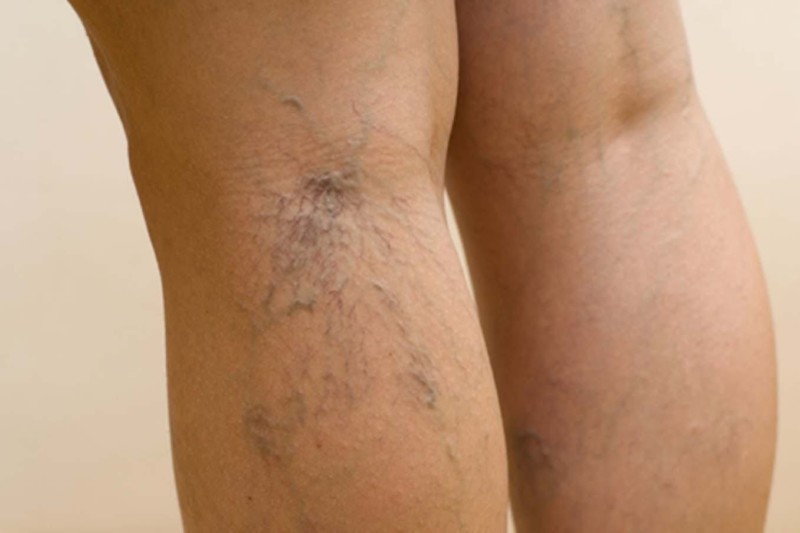
 Огромное количество людей сталкивается с такой неприятной проблемой как тяжесть в ногах. Данный симптом может сопровождаться развитием боли, отеками в области нижних конечностей, трофическими нарушениями. Причины тяжести в ногах могут связаны как с наличием патологий, так и с другими внешними факторами.
Огромное количество людей сталкивается с такой неприятной проблемой как тяжесть в ногах. Данный симптом может сопровождаться развитием боли, отеками в области нижних конечностей, трофическими нарушениями. Причины тяжести в ногах могут связаны как с наличием патологий, так и с другими внешними факторами. К внешним факторам, провоцирующим развитие тяжести в ногах можно отнести:
К внешним факторам, провоцирующим развитие тяжести в ногах можно отнести: Чувство тяжести ниже колен в области икр – опасный симптом, который требует незамедлительной консультации врача и проведения должного обследования. Причины тяжести в икрах часто могут быть связаны с развитием следующих состояний:
Чувство тяжести ниже колен в области икр – опасный симптом, который требует незамедлительной консультации врача и проведения должного обследования. Причины тяжести в икрах часто могут быть связаны с развитием следующих состояний: Прежде, чем начинать лечить то или иное заболевание требуется проведение комплексного обследования. Могу быть назначены следующие процедуры:
Прежде, чем начинать лечить то или иное заболевание требуется проведение комплексного обследования. Могу быть назначены следующие процедуры: Существуют общие рекомендации, которые позволяют избавиться от чувства тяжести и усталости в области нижних конечностей. К таковым относят:
Существуют общие рекомендации, которые позволяют избавиться от чувства тяжести и усталости в области нижних конечностей. К таковым относят:






 barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com barrymoretattoo/flickr.com
barrymoretattoo/flickr.com













 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »
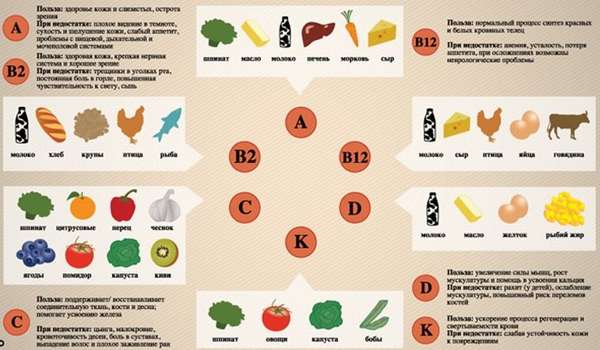
 Овощ применяется для лечения энтероколита.
Овощ применяется для лечения энтероколита. Мед и горчицу можно использовать вместе с капустным листом для компресса.
Мед и горчицу можно использовать вместе с капустным листом для компресса. Лечение соком из этого овоща противопоказано при язве желудка.
Лечение соком из этого овоща противопоказано при язве желудка.























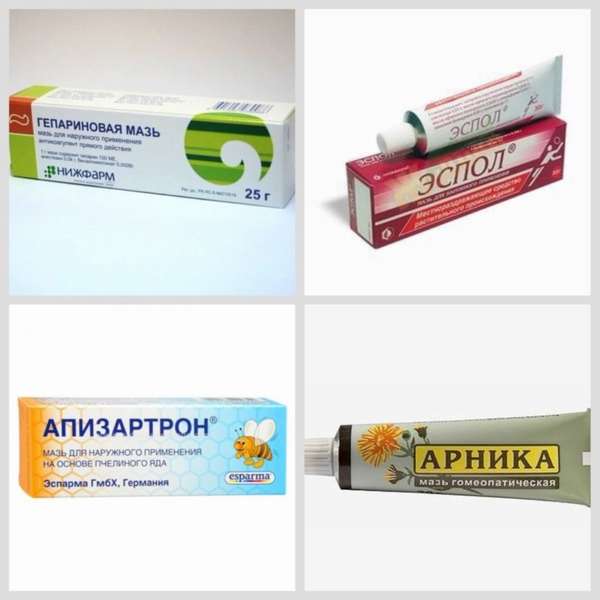



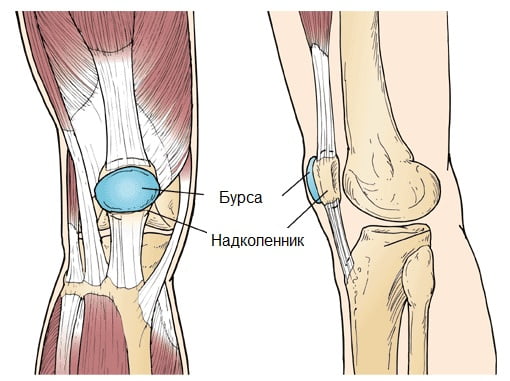
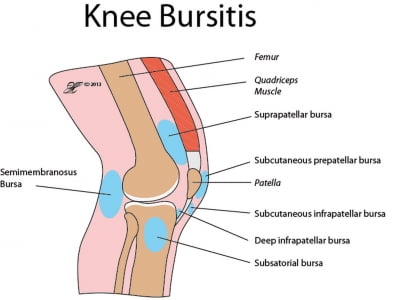
 Бурсит коленного сустава представляет собой очень неприятное заболевание. Возникает оно в результате развития воспалительных процессов в суставной сумке. Наиболее распространенной причиной, которая вызывает этот недуг, являются травмы или тяжелые физические нагрузки, в результате которых происходит выделение синовиальной оболочкой коленных суставов большого количества внутрисуставной жидкости.
Бурсит коленного сустава представляет собой очень неприятное заболевание. Возникает оно в результате развития воспалительных процессов в суставной сумке. Наиболее распространенной причиной, которая вызывает этот недуг, являются травмы или тяжелые физические нагрузки, в результате которых происходит выделение синовиальной оболочкой коленных суставов большого количества внутрисуставной жидкости. Не в каждом случае удается обнаружить причины бурсита. Встречаются такие пациенты, у которых этот недуг развивается без наличия серьезных на то оснований. Наиболее распространенными факторами, которые вызывают развитие этого недуга, являются:
Не в каждом случае удается обнаружить причины бурсита. Встречаются такие пациенты, у которых этот недуг развивается без наличия серьезных на то оснований. Наиболее распространенными факторами, которые вызывают развитие этого недуга, являются: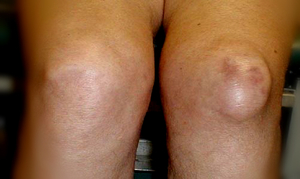 Воспаление и болевой синдром, который остро ощущается при нажатии на зону рядом с суставом.
Воспаление и болевой синдром, который остро ощущается при нажатии на зону рядом с суставом.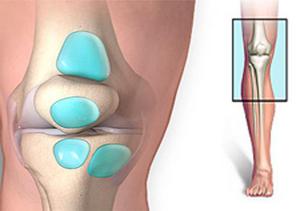 Создание условий, при которых колену будет обеспечен покой;
Создание условий, при которых колену будет обеспечен покой;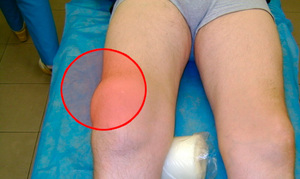 Компресс из капусты. Помогает убрать воспаление сустава и снять боль. Готовится компресс следующим образом: нужно взять лист, очистить его от грубых прожилок, размягчить с помощью скалки, чтобы появился сок, после этого капустный лист укладывают на место воспаления, которое предварительно нужно смазать медом. Далее пораженный участок нужно обернуть пленкой, а сверху шарфом. Мед здесь необходим для того, чтобы капустный сок смог проникнуть на максимальную глубину и проявил свои антисептические свойства. Сочетание капустного сока и меда является очень эффективным, поскольку отлично вытягивает жидкость с инфекцией. Держат такие компрессы около 4-8 часов.
Компресс из капусты. Помогает убрать воспаление сустава и снять боль. Готовится компресс следующим образом: нужно взять лист, очистить его от грубых прожилок, размягчить с помощью скалки, чтобы появился сок, после этого капустный лист укладывают на место воспаления, которое предварительно нужно смазать медом. Далее пораженный участок нужно обернуть пленкой, а сверху шарфом. Мед здесь необходим для того, чтобы капустный сок смог проникнуть на максимальную глубину и проявил свои антисептические свойства. Сочетание капустного сока и меда является очень эффективным, поскольку отлично вытягивает жидкость с инфекцией. Держат такие компрессы около 4-8 часов.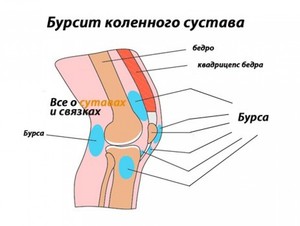 Чтобы избежать в дальнейшем рецидива заболевания, необходимо следить за уровнем нагрузок во время работы или тренировок. Также следует развивать связочный аппарат, чтобы он мог без последствий выдерживать предполагаемые усилия, создавать безопасные условия для суставов, не допускать ситуаций, при которых могут возникнуть травмы.
Чтобы избежать в дальнейшем рецидива заболевания, необходимо следить за уровнем нагрузок во время работы или тренировок. Также следует развивать связочный аппарат, чтобы он мог без последствий выдерживать предполагаемые усилия, создавать безопасные условия для суставов, не допускать ситуаций, при которых могут возникнуть травмы.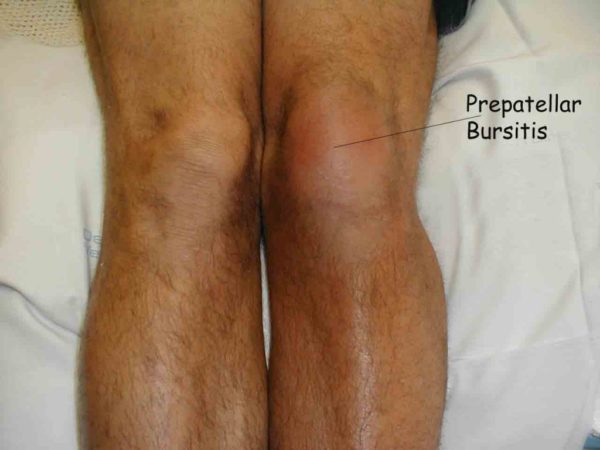
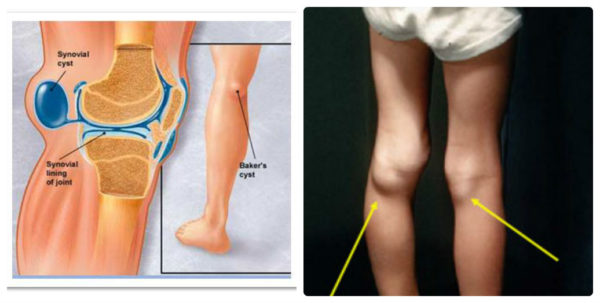
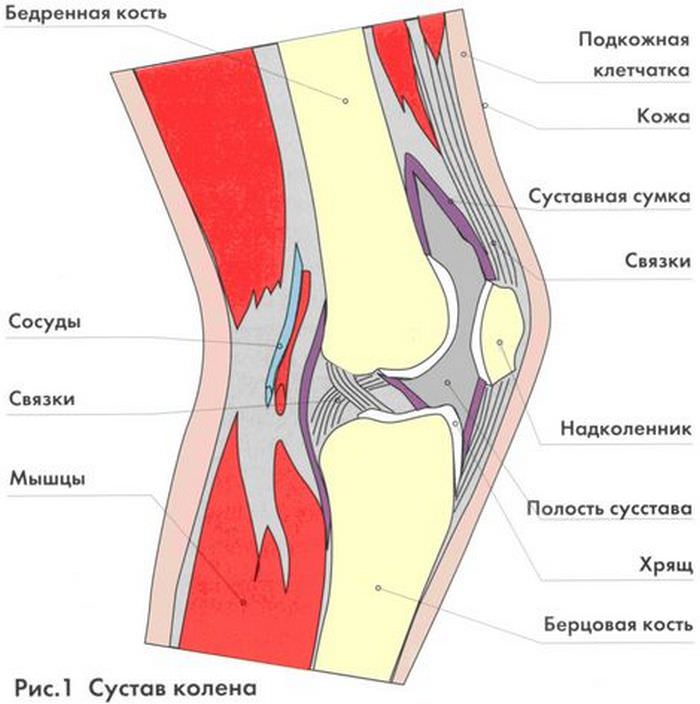

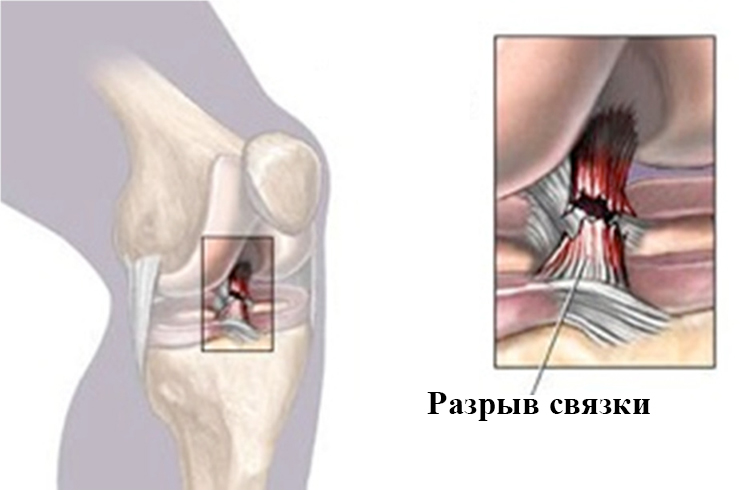
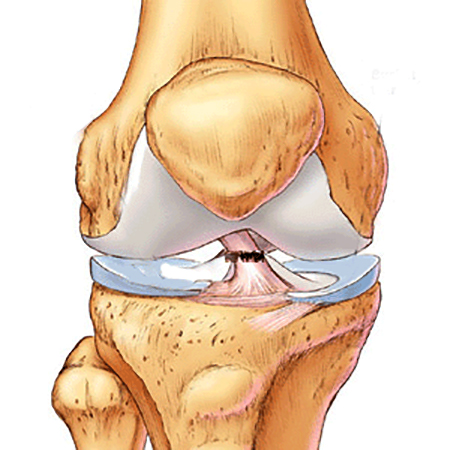
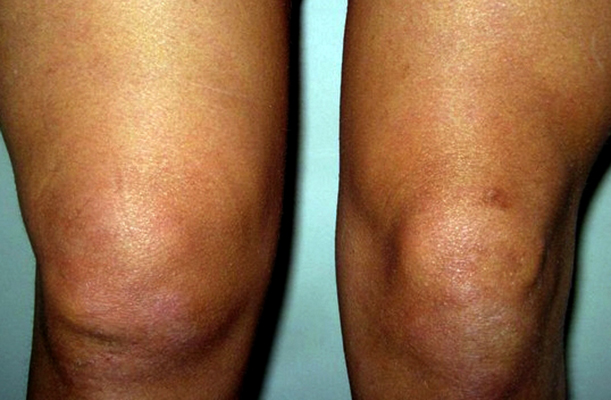
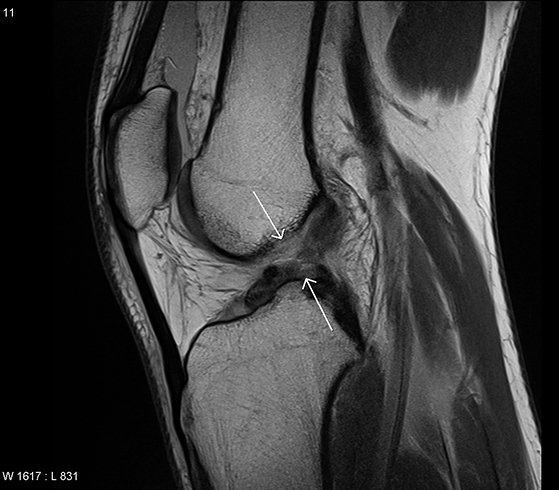


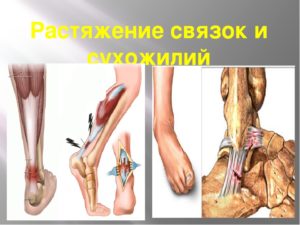
 При растяжении возникают микроповреждения волокон, но их целостность сохраняется. При этом не возникает кровотечения и потери функции связки колена.
При растяжении возникают микроповреждения волокон, но их целостность сохраняется. При этом не возникает кровотечения и потери функции связки колена.