Поясница болит в живот отдает в: Боли внизу живота и в пояснице
Боли внизу живота и в пояснице
Боли внизу живота и в пояснице – явление, которое беспокоит не один десяток людей. Однако, к сожалению, многие предпочитают делать вид, что их нет, или думать, что они пройдут и больше не повторятся. Максимум, что предпринимают многие больные – приглушают боли внизу живота и поясницы обезболивающими препаратами. На время это, безусловно, дает свой эффект, но причину возникновения болей внизу живота и поясницы не устраняет. Потому, если боли низ живота и поясница возобновляются снова и снова, нужно обязательно обращаться к доктору.
Очень часто наблюдается сочетание тянущих болей внизу живота с болями в пояснице. Чаще такое явление встречается у женщин, но нередки боли внизу живота и поясницы и у представителей мужской части человечества.
Причина боли внизу живота и поясницы
Частой и наиболее распространенной причиной возникновения болей внизу живота и поясницы является острый цистит..jpg) В таком случае к болям внизу живота и пояснице добавляются наличие крови при мочеиспускании, болезненных ощущений при окончании испускания мочи, частые позывы «в туалет». Такие симптомы указывают на цистит, для точного установления диагноза необходимо пройти ряд дополнительных обследований у врача-уролога.
В таком случае к болям внизу живота и пояснице добавляются наличие крови при мочеиспускании, болезненных ощущений при окончании испускания мочи, частые позывы «в туалет». Такие симптомы указывают на цистит, для точного установления диагноза необходимо пройти ряд дополнительных обследований у врача-уролога.
В том случае, если вышеперечисленные симптомы цистита не наблюдаются, то, возможно, пациент имеет дело с проблемами кишечника. Боли внизу живота и поясницы у женщины также могут свидетельствовать о кисте яичника на начальных стадиях, аднексите или еще каких-то достаточно тяжелых болезнях, связанных с женской мочеполовой системой. Наиболее точно причину возникновения болей внизу живота и пояснице у женщине может установить врач-гинеколог.
Что же касается болей внизу живота и поясницы у мужчин, то это – довольно редкое явление. Но данные симптомы могут указывать на то, что пищеварительная или мочеполовая система работают не так, как должны. Боли внизу живота и пояснице могут также сопровождать простатит. При обнаружении болей подобного характера мужчине стоит обратиться к гастроэнтерологу и урологу.
При обнаружении болей подобного характера мужчине стоит обратиться к гастроэнтерологу и урологу.
Если боли внизу живота и в пояснице сопровождаются повышением температуры, то возможны такие болезни, как микоплазмоз, хламидиоз, гонорея, уреаплазмоз.
Симптомы боли внизу живота и поясницы
Боли внизу живота и поясницы могут быть острыми или ноющими, схваткообразными. Также вместе с ними часто можно наблюдать повышение или понижение температуры, рвоту, кровотечение, тошноту, озноб, кровь при мочеиспускании, частые позывы к мочеиспусканию.
Болит низ живота и тянет поясницу
Если болит низ живота и тянет поясницу – такое явление в медицинской практике называют хронической тазовой болью. Если в течение полугода у больного наблюдаются вышеописанные симптомы, врачи ставят данный диагноз. В большинстве случаев хронические боли внизу живота и поясницы обуславливают гинекологические заболевания, и относительно редко – экстрогенитальные.
Более редкими причинами возникновения болей внизу живота и поясницы может стать наличие:
- остеохондроза позвоночника;
- грыжи межпозвоночного диска;
- артроза межпозвоночных суставов;
- ревматоидного артрита;
- стеноза межпозвоночного канала;
- инфекционных поражений позвонков;
- сколиоза;
- инсульт;
- остеопороза.
Боли в животе и пояснице у молодых девушек
Боли в животе и пояснице чаще всего появляются перед менструацией либо в дни «месячных». Менструальные боли схваткообразные, зачастую ощутимы в течение первых трех дней. Более половины женщин на Земле страдают от менструальных спазмов, хотя большинство отмечает, что их характер умеренный, интенсивность невысока, потому их вполне можно спокойно переносить.
Специалисты утверждают, что на менструальную боль влияют особые гормоны простагландины. Но боли могут быть очень сильными и мучительными. Они могут быть вызваны и другими осложняющими факторами, например, эндометриозом или фибромой.
Но боли могут быть очень сильными и мучительными. Они могут быть вызваны и другими осложняющими факторами, например, эндометриозом или фибромой.
Боль внизу живота и в пояснице у беременных
Боль внизу живота и в пояснице у беременных встречается довольно часто. Во время беременности позвоночник испытывает повышенную нагрузку. Если тянущая боль начала проявлять себя уже непосредственно перед родами, это могут быть ложные схватки (Брекстона-Хикса). Наличие таких симптомов в ранние сроки опасно, они могут грозить выкидышем. Тогда как можно скорее нужно сообщать о ситуации докторам.
Боли внизу живота и поясницы у девушек также могут быть сигналом переохлаждения. Голая поясница, которую девушки ради красоты часто оставляют открытой, может переохладиться и, что самое страшное, привести к бесплодию.
Что делать, если болит низ живота и поясницы
Когда врач диагностирует пациента с целью выявления причины возникновения болей внизу живота и поясницы, то в первую очередь ему нужно понять степень интенсивности болей и их характер. У женщин важно установить, есть ли связь с беременностью или менструацией.
У женщин важно установить, есть ли связь с беременностью или менструацией.
Для диагностики важно установление характера болей и частоты их возникновения, так как разные характеристики могут свидетельствовать о разных болезнях. Если характер течения заболевания острый, то у пациента можно наблюдать наличие схваткообразных болей, которые постепенно нарастают, осложнения приносят озноб, тошноту, повышенную температуру тела. Такие боли говорят о том, что быстро развивается воспалительный процесс. Когда подобного характера боль наблюдается долгое время, вполне может развиться какое-нибудь хроническое заболевание, потому важно непременно и как можно скорее пойти на прием к доктору.
Для диагностики боли внизу живота и поясницы используются клиниколабораторные и аппарартноинструментальные методы исследований:
- лабораторные исследования на предмет герпетической инфекции, которая влияет на развитие тазовых ганглионевритов;
- ультразвуковое исследование органов малого таза (УЗИ) – чтобы исключить органические заболевания мочеполовой системы;
- рентген отделов позвоночника и костей таза;
- абсорбционная денситометрия, чтобы исключить остеопороз;
- исследования рентгенологические (ирригоскопия), эндоскопические (ректороманоскопия, колоноскопия, цистоскопия) ЖКТ и мочевого пузыря;
- лапароскопия.

Лечение боли внизу живота и поясницы
Для устранения боли внизу живота и поясницы медики не рекомендуют самостоятельно принимать болеутоляющие препараты. Это может только ухудшить состояние больного. Сначала нужно понять, из-за чего именно возникли тянущие, колющие, ноющие или острые боли внизу живота и поясницы, потому самостоятельные инициативы здесь нежелательны. Боль – в первую очередь сигнал организма о том, что возникла и развивается какая-то болезнь, которая нуждается в лечении только после установления конкретной причины, а сделать это может только врач. Как мы уже выяснили, диапазон причин очень широк, и заглушать боли внизу живота и поясницы с помощью болеутоляющих препаратов не выход, так как симптомы устранятся только на время, а болезнь будет прогрессировать.
Все новости Предыдущая Следующая
Если болит живот
|
Характер боли в животе |
Возможные причины боли в животе |
Как поступить? | |
|---|---|---|---|
|
Резкие боли в животе
|
Резкие боли в животе: острая кишечная инфекция, отравление, аппендицит, кишечная непроходимость |
Как можно скорее вызвать скорую помощь.
Категорически запрещается прием слабительных средств
Нельзя давать есть и пить!
|
|
|
Острая, режущая, нестерпимая боль в боку |
Острая боль в правом боку живота: Если боль отдает вверх в плечо или шею – острый холецистит или печеночная колика.
Если боль отдает вниз живота, в область половых органов –почечная колика.
Если сильная боль располагается в низу – возможно острый аппендицит
Острые крутящие боли в животе, которые стихают после дефекации и сопровождаются поносом (без крови) – синдром раздраженного кишечника Периодические боли в животе справа или слева ассоциированные с кровянистым поносом – болезнь Крона или язвенный колит
Острая боль в левом боку живота: почечная колика, инфаркт или разрыв селезенки |
||
|
Тянущие или тупые боли в низу живота |
Тянущие боли в низу живота справа или слева у женщин: сальпингоофорит,внематочная беременность воспаление маточных труб или яичников (тянущие боли в низу живота (по центру) отдающие в половые органы у мужчин и у женщин: цистит, уретрит.
Тянущие боли в низу живота у мужчин: простатит, везикулит (воспаление семенных пузырьков). |
Как можно скорее вызвать скорую помощь.
Категорически запрещается прием слабительных средств
Нельзя давать есть и пить!
|
|
|
Боли в пояснице и в животе |
Острые или тупые боли в пояснице и в животе у мужчин и женщин: пиелонефрит, гломерулонефрит, опухоли почек, мочекаменная болезнь. |
||
|
Постоянная боль в подложечной области, которая отдает в плечи и лопатки и имеетопоясывающий характер, многократная рвота, не приносящей облегчения, живот вздут и напряжен)
|
Постоянная боль в подложечной области – острый панкреатит (воспаление поджелудочной железы) |
||
|
Боль возникает внезапно, “как от удара кинжалом в живот» |
Боль, “как от удара кинжалом в живот»- прободная язва желудка, двенадцатиперстной кишки
|
Категорически запрещается прием слабительных средств
Нельзя давать есть и пить!
Как можно скорее вызвать скорую помощь.
|
|
Боль в области крестца и поясницы может быть симптомом поражения внутренних органов!
Болезни мочевыводящей системы (цистит, пиелонефрит, а особенно мочекаменная болезнь) чаще всего проявляются болью именно в пояснице. Боль может быть острой.
Людей с язвенной болезнью желудка и двенадцатиперстной кишки в 75% случаев беспокоят боли в области поясницы. Еще одно заболевание желудочно-кишечного тракта, при котором может болеть спина, это острый панкреатит. Боль носит опоясывающий характер, локализуется в районе правого или левого подреберья, иррадирует в спину.
Иногда боли в спине, отдающие в поясницу, появляются при остром аппендиците. В основном это характерно для случаев, когда червеобразный отросток (аппендикс) находится позади слепой кишки. Конечно, это лишь одна из жалоб, а основными симптомами являются повышение температуры тела, раздражение брюшины, расстройство стула.
При заболеваниях женских половых органов наряду с болью внизу живота может возникнуть боль в крестцово-поясничном отделе позвоночника. Причем она может вас беспокоить периодически во время менструации, при половых контактах, либо быть длительной и приобретать хронический характер.
Причем она может вас беспокоить периодически во время менструации, при половых контактах, либо быть длительной и приобретать хронический характер.
В большинстве случаев при боли в пояснице имеет смысл сделать УЗИ органов малого таза. Например, болезненные ощущения могут провоцироваться объемными образованиями яичников, расположенных позади матки.
При миоме матки характер и место боли зависят от расположения узла в матке, его размеров, и обусловлены растяжением брюшины, с давлением нервных сплетений малого таза. Часто выраженная и длительная боль при миоме матки связана с ее быстрым ростом. Остро возникшая боль может свидетельствовать о нарушении кровоснабжения миоматозного узла и требует экстренной медицинской помощи.
При опущении внутренних половых органов пациенток беспокоит тянущая боль в области пояснично-крестцового отдела, которая усиливается при ходьбе, физической нагрузке и подъемах тяжести. Механизм боли при данной патологии связан с нарушением анатомического расположения органов малого таза, что приводит к нарушению венозного и лимфатического оттока.
Записаться на консультацию к врачу-терапевту по телефонам
Петроверигский пер., д.10: 8 (495) 790-71-72
Китайгородский пр. 7: +7 (495) 510-49-10
Отчего возникают боли в пояснице у женщин? — Ревда-инфо.ру
Причины боли в области поясницы могут быть самыми разнообразными – от дистрофических изменений межпозвонковых дисков до опухолей, поражающих костную систему. Именно поэтому, при возникновении боли в поясничной области надо обязательно обратиться к врачу, который проведет правильную диагностику, поставит диагноз и назначит адекватную терапию. Лечение боли в пояснице у женщин осложняется еще и тем, то эти боли могут вызываться различными гинекологическими проблемами – от воспалительных процессов до беременности. Рассказывают специалисты клиники «Актив-центр».
Основные причины болей в пояснице у женщин
Причины, провоцирующие боли в поясничной области у женщин могут быть следующие:
- Патологии опорно-двигательного аппарата, которые характеризуются приступообразными ноющими или тянущими болями, отдающимися в нижние конечности, онемением конечностей и ощущением «мурашек».
 Обычно такие боли возникают при переохлаждении, повышенных нагрузках, перемещении тяжестей, резких движениях. Болями такого характера сопровождаются остеохондроз, искривления позвоночника — сколиоз, лордоз, кифоз, радикулит, протрузии и дисковые грыжи в поясничной области, смещения позвонков;
Обычно такие боли возникают при переохлаждении, повышенных нагрузках, перемещении тяжестей, резких движениях. Болями такого характера сопровождаются остеохондроз, искривления позвоночника — сколиоз, лордоз, кифоз, радикулит, протрузии и дисковые грыжи в поясничной области, смещения позвонков; - Физиологические состояния женского организма — беременность, менструальный синдром, климактерические изменения;
- Болезни мочеполовой системы – гинекологические воспаления, болезни почек, пиелонефрит и другие патологии.
Основные принципы диагностики
Диагностика заболевания, вызвавшего приступ боли — это достаточно длительный и сложный процесс, так как боли при разных патологиях отличаются друг от друга незначительно. Кроме того, самодиагностика и самолечение могут стать причиной усугубления проблемы, а, следовательно, усложнения схемы лечения.
При первичном осмотре специалист определяет предварительный диагноз, исходя из симптомов, описанных больным:
- При заболеваниях позвоночника больной с трудом может наклоняться, резкие повороты и наклоны могут сопровождаться болью и хрустом, уменьшается чувствительность в области ягодиц, в ногах может возникать слабость, чувствоваться онемение и ощущение «мурашек».
 При любой физической нагрузке или долгом сидении в однообразном положении дискомфорт и боли усиливаются;
При любой физической нагрузке или долгом сидении в однообразном положении дискомфорт и боли усиливаются; - Менструальные боли и боли во время менопаузы обычно носят тянущий характер, они локализуются в нижней части поясницы. При беременности боли в пояснице возникают в результате повышенного давления, с ростом плода боли могут усиливаться. Практически все гинекологические воспалительные заболевания сопровождаются тянущими болями, сочетающимися с болями в нижней части живота;
- При патологиях мочеполовой системы боли в спине могут сочетаться с режущими болями в области уретры, влагалищными выделениями желтого, бурого или зеленоватого оттенка, изменением окраски мочи, частым болезненным мочеиспусканием или ложными позывами.
В любом случае нельзя игнорировать боли в области поясницы и, тем более, заниматься самолечением, так как это может привести к усугублению проблемы и переходу ее в хроническую форму.
После постановки предварительного диагноза на основании осмотра и опроса специалист назначает проведение лабораторных и инструментальных исследований.
Для расширения картины и постановки правильного диагноза используют следующие исследования:
- МРТ (магнитно-резонансная томография) — сканирование тела человека с использованием магнитных полей и радиоволн;
- Ультразвуковое обследование с использованием высокочастотных ультразвуковых волн;
- Рентгеноскопия, основанная на изучении снимков позвоночного отдела;
- Компьютерная томография.
Эти и другие современные методы исследований помогут правильно поставить диагноз и определить степень развития заболевания, от чего в дальнейшем зависит лечение.
Методы лечения болей в пояснице
Как лечить боль в спине у женщин должен определить врач после всестороннего исследования и постановки диагноза:
- Лечение заболеваний мочеполовой системы предполагает использование различных лекарственных препаратов, направленных на снятие боли, устранение воспалительного процесса, уничтожение патологических микроорганизмов, вызывающих заболевание.
 При завершении лечения боли в спине исчезнут сами, а в ходе лечения можно использовать обезболивающие препараты;
При завершении лечения боли в спине исчезнут сами, а в ходе лечения можно использовать обезболивающие препараты; - Чтобы снять боль и избыточную нагрузку при вынашивании ребенка необходимо носить специальный бандаж для беременных. Это эластичная лента широкая в центральной части и сужающаяся к краям. Ее широкая часть располагается на спине, она поддерживает спинные мышцы и принимает на себя часть нагрузки, а узкая часть располагается под животом, поддерживая его и предотвращая преждевременное опущение плода. Любые бандажи для беременных, а также бандажи, которые рекомендуется носить при нарушениях в области позвоночника, можно выбрать и приобрести на сайте интернет-магазина Ortocomfort.ua;
- Лечение поясничной боли при остеохондрозе, протрузиях и межпозвонковых грыжах, радикулите включает в себя следующие мероприятия:
- Медикаментозное лечение — внутренний прием или внутримышечное введение НПВС и обезболивающих препаратов. Для усиления эффекта специалисты рекомендуют использовать наружные средства — растирания и мази;
- Массаж, который следует начинать после снятия болевого синдрома.
 Правильно рассчитать и распределить давление может только профессиональный массажист. Помните, что пользуясь услугами непрофессионала, Вы можете усугубить существующую проблему. Во время массажа можно использовать лекарственные крема и мази, которые быстрее чем при простом втирании, проникают в подкожные слои, где они оказывают прямое действие;
Правильно рассчитать и распределить давление может только профессиональный массажист. Помните, что пользуясь услугами непрофессионала, Вы можете усугубить существующую проблему. Во время массажа можно использовать лекарственные крема и мази, которые быстрее чем при простом втирании, проникают в подкожные слои, где они оказывают прямое действие; - ЛФК, включающий в себя специальные упражнения для растягивания позвоночника и возвращения его в правильное анатомическое положение. Для занятий могут использоваться различные тренажеры — профилактор Евминова, шведская стенка, дорожка для ходьбы и другие. Интенсивность и виды упражнений подбираются в зависимости от патологии и степени ее развития;
- Водные процедуры — душ Шарко, подводный душ-массаж, ванны с солями и эфирными маслами;
- Тепловые процедуры — прогревания и горячие ванны. К этой группе процедур следует относиться с осторожностью, так как при некоторых гинекологических проблемах прогревания строго противопоказаны;
- Из нетрадиционных методик используют иглоукалывание, апитерапию, кинезиотейпирование.

Эти и другие процедуры помогут быстро устранить болевой синдром, снять воспаление, восстановить подвижность, поясничного отдела, снять избыточное мышечное напряжение.
В дальнейшем для предотвращения обострений заболеваний позвоночника специалисты рекомендуют вести правильный образ жизни – активно двигаться, заниматься спортом, правильно питаться, избегать повышенных нагрузок, носить правильную обувь, не переохлаждаться.
Имеются противопоказания. Необходима консультация специалиста.
Это — специальный оплаченный проект Ревда-инфо.ру. Как мы делаем их, читайте тут.Боль в пояснице: виды, причины, лечение
При сильном ущемлении нервных корешков может наблюдаться снижение чувствительности кожи и мышц нижней половины тела, даже нарушение функции мочевого пузыря и толстой кишки.
Резкая и внезапная боль в пояснице
Такая боль усиливается при прикосновении к телу, при малейшем движении, когда человек застывает в согнутом положении, не в силах пошевелиться. В таком случае можно предположить люмбаго или ишиас.
В таком случае можно предположить люмбаго или ишиас.
В первом случае боль обусловлена дистрофическим процессом в межпозвоночном диске, ядро которого буквально разваливается на отдельные фрагменты.
При ишиасе происходит ущемление нервных корешков, расположенных рядом с крестцом, а также поражение седалищного нерва, самого крупного в организме. Этот нерв проходит от поясничного отдела, спускается вниз по ноге и доходит до самых кончиков пальцев, поэтому боль может появляться на всем его протяжении и доставлять человеку серьезные неудобства.
Боль в месте прикрепления ребер к позвоночнику
Такая боль обычно тупая, ноющая, отдает в нижнюю часть живота, область пупка и подреберье. При ее появлении следует серьезно задуматься о заболевании почек, так как боль связана с растяжением капсулы, в которой помещается почка, и происходит это, например, при пиелонефрите или закупорке мочеточника.
Боль в пояснице на фоне беременности
Необходимо четко понимать, что причины боли на ранних сроках отличаются от причин боли в конце беременности. Не стоит впадать в панику, если слегка заныла поясница на раннем сроке, это может быть физиологичный процесс, не требующий приема каких-либо мер.
Не стоит впадать в панику, если слегка заныла поясница на раннем сроке, это может быть физиологичный процесс, не требующий приема каких-либо мер.
А вот если боль достаточно резкая, пульсирующая, следует немедленно обратиться к гинекологу, потому как именно в этот период не исключен риск выкидыша. Также на начальном этапе в крови у женщины повышается уровень гормона прогестерона, и боль может быть связана именно с этим.
Бывает, вместе с поясницей болит низ живота, в этом случае также обязательна консультация с врачом, поскольку надо срочно убедиться, что беременность не внематочная.
На поздних сроках беременности тянущая боль в пояснице абсолютно естественна, ведь малыш растет, давит головкой на крестец, а еще начинает вырабатываться гормон релаксин, необходимый для расслабления мышц при родах, и это тоже может вызывать несильную поясничную боль.
Тянущая боль в пояснице. Причины и лечение боли в пояснице. | Доктор Евдокимов
Многие из нас сталкивались с ощущением тянущей и ноющей боли в области поясницы. Боль может пройти сама, если Вы находились какое-то время в неудобной позе и мышцы спины просто затекли, а может беспокоить периодически или постоянно, являясь симптомом заболевания:
Боль может пройти сама, если Вы находились какое-то время в неудобной позе и мышцы спины просто затекли, а может беспокоить периодически или постоянно, являясь симптомом заболевания:
Травма позвоночника. Характеризуется строй тянущей болью в области поясницы, сопровождающейся иррадиацией в руку или ногу. Болезненные ощущения, не вызывающие на первых порах особого дискомфорта, возникающие периодически, в дальнейшем принимают постоянный характер.
Поражение позвонка, его деформация. Тянущие боли в пояснице сопровождаются нарушениями работы внутренних органов, с соответствующими симптомами.
Миозит (воспаление спинных мышц). Тянущие болевые ощущения в области поясницы усиливаются при совершении движения, надавливании на пораженную область, сопровождаются заметной отечностью и покраснением кожных покровов.
Болезнь Бехтерева (является формой артрита, поражающей позвоночник)
Тянущие боли в области поясницы. При дальнейшем прогрессировании патологического процесса возникают болезненные ощущения в паху, скованность движений, особенно по утрам.
Заболевания желудочно-кишечного тракта, печени. Боли тянущего характера, ломота в области поясницы. Усиления болевого синдрома при движении не наблюдается.
Пиелонефрит. Тянущие боли в области поясницы, сопровождающиеся повышением температуры.
Почечная колика. Сильная тянущая боль в поясничной области, сопровождающаяся болями внизу живота . Практически невозможно найти положение, облегчающее состояние. Может возникнуть чувство тошноты и рвота.
Камни в почках. Ноющие, тянущие боли в поясничной области и паху, болезненное мочеиспускание, кровь в моче.
Простатит. Тянущие болевые ощущения в области поясницы, крестца и копчика, внизу живота, в паху. Возможно повышение температуры тела, мочеиспускание частое, болезненное, затрудненное.
Гинекологические заболевания. Боль в области поясницы и внизу живота ноющего, тянущего характера сочетается с симптомами, характерными для гинекологических заболеваний, например нарушение цикла.
Острый холецистит. Тянущие боли в области поясницы, иррадиируют в правое подреберье. Сопровождаются чувством тошноты, рвотой, ощущением горечи и сухости во рту.
Острый панкреатит. Тянущие боли в области поясницы, усиливающиеся после приема пищи, сопровождаются вздутием живота, рвотой.
Сердечно-сосудистые заболевания. Тянущие боли в области поясницы, за грудиной, с иррадиацией в левую руку.
Пневмония. Тянущие боли в области поясницы, возникающие при кашле. Причиной возникновения болей является перенапряжение спинных мышц.
Тянущие боли в области поясницы могут носить острый или хронический характер.
Острые болевые ощущения характеризуются внезапным возникновением. Боль в области поясницы тянущая, отдает в ногу или пах. Причинами ее возникновения могут является: воспаление мышц, травма позвоночника, чрезмерная физическая нагрузка, острый воспалительный процесс внутренних органов.
Хроническая тянущая боль в области поясницы ощущается практически постоянно и со временем пациенты перестают обращать на нее внимания, игнорируя наличие патологических процессов, вызывающих болезненные ощущения. Необходимо помнить, что заболевания сами по себе не проходят и имеют тенденцию усугубляться с течением времени. Поэтому игнорировать любые болевые ощущения, а тем более в области спины, ни коим образом нельзя.
Необходимо помнить, что заболевания сами по себе не проходят и имеют тенденцию усугубляться с течением времени. Поэтому игнорировать любые болевые ощущения, а тем более в области спины, ни коим образом нельзя.
Диагностика
Широкий спектр заболеваний, сопровождающийся тянущими болями в области поясницы, требует тщательного подхода к дифференциальной диагностике причин появления данного симптома.
Опрос и осмотр.
Грамотно собранный анамнез (история заболевания, жалобы, сопутствующие заболевания) значительно облегчает проведение дальнейшей диагностики.
Анализ крови и мочи
Анализ крови позволяет обнаружить наличие воспалительного процесса в организме. Анализ мочи позволяет исключить или подтвердить наличие заболеваний почек, печени.
Рентгенография
Позволяет выявить патологические процессы в легких и позвоночнике.
УЗИ
Используется для дифференциальной диагностики гинекологических заболеваний, почечной патологии, простатита, поражения позвонков. Позволяет исключить или подтвердить причину возникновения тянущих болей в области поясницы.
Позволяет исключить или подтвердить причину возникновения тянущих болей в области поясницы.
Компьютерная и магнитно-резонансная томография. Данные виды исследований позволяют оценить степень поражения мягких тканей и нервных окончаний, а также место локализации патологического процесса.
В нашей клинике проводятся все виды диагностических мероприятий. Высококвалифицированный врач-остеопат проводит эффективное лечение используя приемы остеопатии, массажа, иглоукалывания, неврологическое лечение.
Остеопатия. Врач-остепат воздействует на костные образования и мягкие ткани. Основным направлением лечения является устранение причины заболевания. В процессе лечения устраняется мышечный спазм, органы, кости и позвонки возвращаются в нормальное положение. Остепатия активизирует адаптационные механизмы, безболезненно устраняет функциональные блоки и проводит коррекцию нарушений, активирует механизмы саморегуляции.
Массаж. Оказывает общеукрепляющее действие на организм в целом, снимает мышечный спазм, болевой синдром, улучшает кровообращение и активизирует процессы регерации.
Иглоукалывание. В данном методе используется раздражение акупунктурныех точек специальными иглами. Стимуляция биологически активных точек снимает боль, воспаление, спазм мышц спины, активирует иммунную систему.
Даже если тянущие боли в области поясницы не доставляют видимого неудобства, необходимо обратиться к врачу. Диагностика, проведенная квалифицированными специалистами, позволяет выявить патологический процесс на ранней стадии развития и подобрать адекватное эффективное лечение.
Хотите читать полезные статьи о здоровье?
Ставьте лайк и подписывайтесь на МОЙ КАНАЛ
Всегда на связи Ваш ДОКТОР ЕВДОКИМОВ www.gyga.ru
Лечение боли в пояснице – Новая Больница
Боль, прострелы, постоянная тяжесть, Вам знакомы такие ощущения в спине?
Безобидная тянущая боль часто бывает признаком опасного заболевания. В нашей статье мы разберем все причины заболевания.
В нашей статье мы разберем все причины заболевания.
Время чтения 7 минут, уделите их своему здоровью.
Причины
1. Заболевания позвоночника и костей таза.- Остеохондроз (поражение межпозвонковых дисков (протрузии, грыжи дисков)
- Спондилит (воспалительное заболевание позвоночника)
- Спондилоартроз (артроз межпозвонковых суставов)
- Спондилез (костные разрастания)
- Спондилоартрит (воспаление в межпозвонковых суставах)
- Миозит (воспаление в мышцах)
- Остеопроз (снижение плотности костной ткани ) с компрессионными переломами позвонков и других костных структур
- Травма позвоночника и костей таза (переломы, трещины)
- Сакроилеит (воспаление в крестцово-подвздошных суставах)
- Опухоли костных структур и мягких тканей
2. Отраженная боль в поясничном отделе, связана с заболеваниями органов брюшной полости и малого таза (воспалительные заболевания и опухоли) эта боль часто сопровождается болью в животе.
Характер боли может быть различным:
- Острая – это боль возникшая быстро, внезапно
- Хроническая – боль более 2 месяцев, возникает при прогрессировании заболеваний позвоночника
- При воспалительных патологиях мочеполовой системы, органов брюшной полости (при хроническом гастрите, панкреатите, холецистите, энтероколите)
Интенсивность боли
от дискомфорта до выраженного болевого синдромаПри острой и интенсивной боли в животе с иррадиацией в поясничный отдел всегда надо исключать хирургическую патологию, которая требует неотложного оперативного вмешательства ( желудочно-кишечные кровотечения, аппендицит, перитонит и др).
Интенсивная боль в поясничном отделе позвоночника
Может быть рефлекторной ( спазм мышц, обусловленный раздражением рецепторов в паравертебральных мышцах ).Человеку больно кашлять, чихать, все движения соповождаются болью. При сдавлении нервного корешка ( протрузией диска, грыжей диска) боль распространяется на нижние конечности, чаще с одной стороны.
Миофасциальный синдром
Обусловлен раздражением болевых рецепторов в мышцах и фасциях. Происходит формирование триггеров ( болевых узлов) в мышцах, болевой синдром хронический , часто рецидивирующий.
Любая травма мягких тканей или костных структур также сопровождается интенсивным болевым синдромом.
В каких случаях нужно обращаться к врачу?
Любой случай возникновения боли в поясничном отделе требует обращения к врачу.Это поможет выявить причину боли и принять меры.
Боль у мужчин, женщин
При заболеваниях половой системы, болевой синдром отличается у мужского и женского пола.Для мужчин при патологии простаты характерна тянущая, ноющая боль, часто сопровождается нарушением мочеиспускания.
У женщин симптом чаще бывает острым, выраженным. При апоплексии яичника или внематочной беременности боль нестерпимая. Обычно интенсивнее синдром на пораженной стороне.
При эндометриозе, миоме матки – ощущения ноющие, тянущие.
Если боль связана с патологией позвоночника, интенсивность боли не зависит от пола. Замечено, что мужчины обращаются к врачу позднее.
Осмотр специалистов
- вертеброневролог
- гастроэнтеролог
- нейрохирург
- хирург
- гинеколог
- уролог
- ревматолог
- онколог
Лабораторные методы
- общий анализ крови (для исключения восполительного процесса уровень лейкоцитов, СОЭ), исключение анемии (уровень гемоглобина)
- общий анализ мочи: исключения восполительного процесса в мочевом пузыре, почках (бактерии ,лейкоциты, эритроциты)
- анализ кала на скрытую кровь
- биохимия крови: ревмотологические пробы для исключения системного восполения (СРБ, РФ, мочевая кислота), оценка функции печени (алт аст билирубин) оценка функции почек (креатинин мочевина), функции поджелудочной железы (амилаза) и др.
Инструментальные методы исследования
- рентгенография поясничного отдела позвоночника и костей таза обзорная рентгенография брюшной полости (исключение кишечной непроходимости)
- УЗИ органов брюшной полости и малого таза
- ФГДС
- колоноскопия
- МРТ (КТ) поясничного отдела позвоночника, МРТ (КТ) поясничного отдела с контрастированием
- МРТ (КТ) органов брюшной полости и малого таза , МРТ (КТ) органов брюшной полости и малого таза с контрастированием
Лечение
При выявлении опухоли ,в зависимости от локализации и характера опухоли определяется тактика лечения, оперативное вмешательство или др. (наблюдение и лечение в нейрохирургическом, хирургическом стационаре , онкологическом диспансере)
(наблюдение и лечение в нейрохирургическом, хирургическом стационаре , онкологическом диспансере)Медикаментозное лечение
Заболевания позвоночника (чаще в рамках остеохондроза):- НПВС
- миорелаксанты
- опиоидные анальгетики
- мочегонные препараты
- сосудистые препараты
- антибактериальные препараты
- лечебно-медикаментозная блокада с новокаином, лидокаином и дипроспаном
Немедикаментозные методы
В основном используются при лечении заболеваний позвоночника- физиотерапия (магнитолазер, магнитотерапия, СМТ с новокаином и др)
- иглорефлексотерапия
- аппаратное вытяжение поясничного отдела позвоночника
- мануальная терапия
- массаж
- бальнеотерапия (аппликации грязевые, озокерит)
- ЛФК
Профилактика заболеваний желудочно-кишечного тракта: диета, режим питания, режим труда и отдыха.
Если у вас боль в поясничном отделе обращайтесь в многопрофильную клинику «Новая больница». Мы поможем выявить причину и выбрать тактику лечения.
В нашей больнице есть все специалисты и все методы диагностики представленные в этой статье. Также есть отделения стационара: гастроэнтерологическое отделение и городской вертебрологический центр.
Используются все методы лечения, кроме хирургического. Вы можете наблюдаться, проводить обследование и лечение амбулаторно, т.е вне стационара.
Цены на лечение Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
25 лет
успешной работы
> 20
медицинских направлений
1400
ежедневно оказываемых услуг
Наши специалисты
Андрей Андреевич
Морозов
Зав. отделением
отделением
Колобов
Врач – невролог
Наталья НиколаевнаУланова
Врач – невролог
Леонид ФедоровичКонюхов
Врач – невролог
Елена ВикторовнаБарсукова
Врач – невролог
Юлия МихайловнаМальцева
Врач – невролог
Мария ВладимировнаПравдина
Врач – невролог
Боль в спине и вздутие живота: причины, симптомы и лечение
Боль в спине и вздутие живота могут быть неприятным и пугающим опытом, когда они возникают вместе. Однако наиболее частые причины боли в спине и вздутия живота обычно связаны с относительно безвредными основными заболеваниями.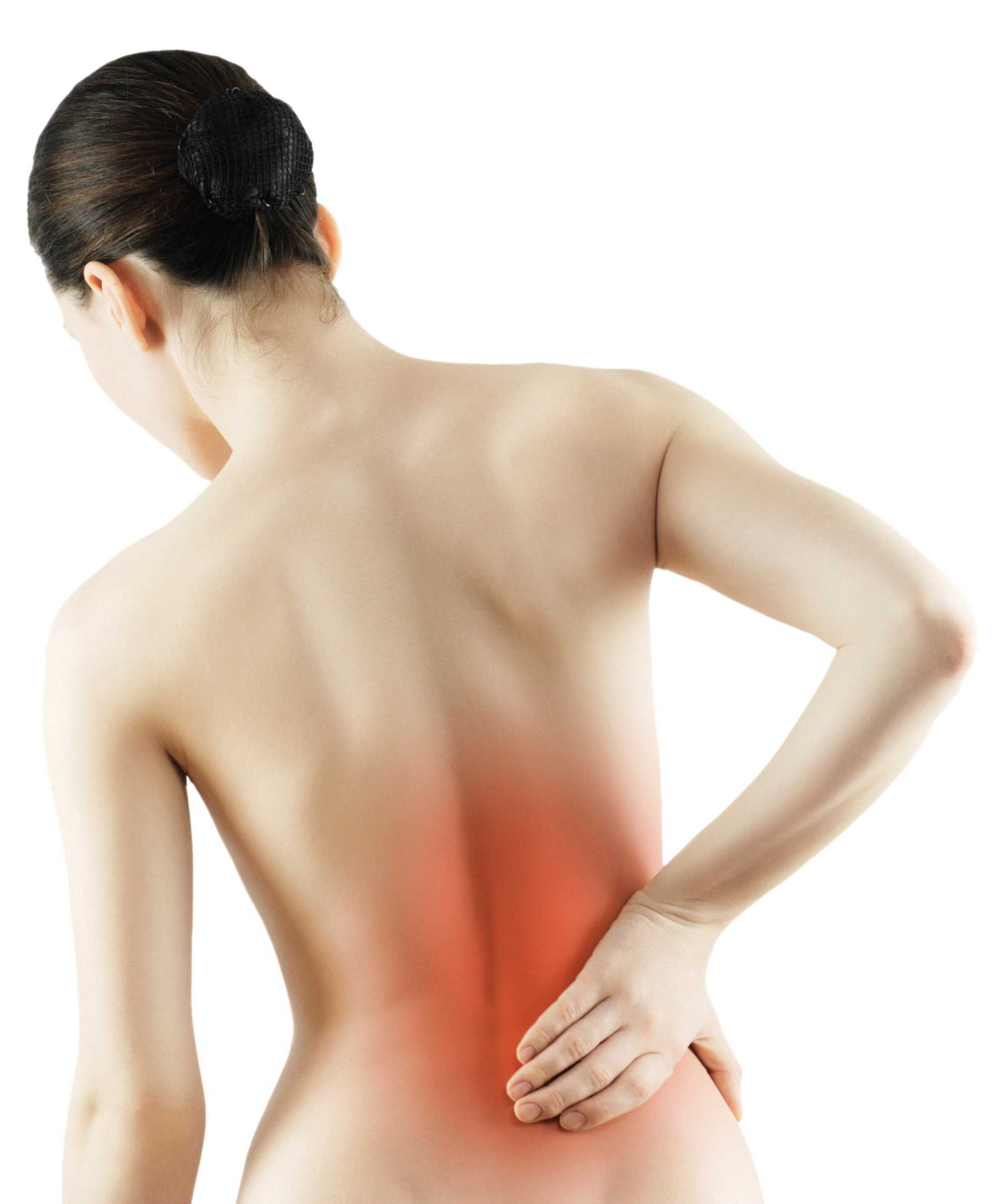
Хотя боль в спине и вздутие живота являются довольно частыми симптомами, рекомендуется обратиться к врачу, если они длятся более нескольких дней.
Хотя наиболее частые причины боли в спине и вздутия живота относительно безвредны, некоторые из менее распространенных причин могут быть опасными для жизни.
Поделиться на PinterestБоль в спине и вздутие живота могут возникать вместе, но не всегда связаны.Стоит отметить, что эти распространенные причины, безусловно, являются наиболее вероятными причинами, по которым у человека разовьются боли в спине и вздутие живота. Причины включают:
- гормональные сдвиги
- беременность
- травмы спины
- газы и желудочно-кишечные проблемы
- стресс
- инфекция мочевыводящих путей (ИМП)
Врач проверит эти условия, прежде чем искать что-либо более серьезное.
Гормональные сдвиги
Гормоны – это химические посредники организма. Когда уровень гормонов колеблется, они могут влиять на поведение организма. Оба пола уязвимы к гормональным сдвигам.
Оба пола уязвимы к гормональным сдвигам.
Многие женщины испытывают боли в спине или спазмы из-за вздутия живота во время или непосредственно перед менструацией. Если симптомы следуют предсказуемой схеме и не вызывают серьезных проблем, как правило, беспокоиться не о чем.
Люди, проходящие заместительную гормональную терапию (ЗГТ), также могут испытывать вздутие живота и боль.Им следует обсудить эти симптомы с врачом.
Беременность
Иногда беременность вызывает вздутие живота, запор и газы. Это особенно актуально на поздних сроках беременности, когда матка начинает сдавливать органы.
Дополнительный вес в передней части тела может также вызвать нагрузку на спину и бедра. Любой беременный должен сообщить своему врачу или акушерке о любых симптомах, которые они испытывают, поскольку любые состояния или проблемы, с которыми сталкивается беременная женщина, могут повлиять на ребенка.
Большинство причин вздутия живота и болей в спине во время беременности безвредны и обычно исчезают после родов.
Травмы спины
Боли в спине могут быть вызваны широким спектром травм спины, от незначительных растяжений и растяжений мышц до более серьезных травм, таких как грыжа межпозвоночных дисков.
Иногда боль от грыжи межпозвоночного диска распространяется на другие части тела, включая живот, и может вызывать необычные ощущения, например вздутие живота.
Газы и проблемы с желудочно-кишечным трактом
В большинстве случаев газы – не более чем незначительное раздражение.
Однако газы иногда вызывают сильную боль, от которой весь живот кажется наполненным и болезненным. Эта боль может распространяться в спину, вызывая боль в спине и вздутие живота. Незначительные желудочно-кишечные проблемы, такие как желудочные вирусы, также могут вызывать сильную газовую боль.
Иногда проблемы с желудочно-кишечным трактом могут вызывать мышечную боль. Это может произойти после натуживания перед дефекацией или многократной рвоты.
Стресс
Стресс изменяет тело, а не только разум. Сильный стресс или беспокойство могут вызвать как боль в спине, так и дискомфорт в желудке, включая вздутие живота.
Сильный стресс или беспокойство могут вызвать как боль в спине, так и дискомфорт в желудке, включая вздутие живота.
Боль в спине часто возникает из-за того, что некоторые люди, испытывающие стресс, бессознательно напрягают свои мышцы. Боль в желудке и вздутие живота чаще встречаются у людей, которые страдают стрессом, а также страдают от основного заболевания, такого как синдром раздраженного кишечника (СРК).
UTI
ИМП может вызывать боль в спине, когда распространяется на почки. ИМП также вызывают частую потребность в ванной. Некоторые люди считают, что им нужно снова воспользоваться ванной сразу после ее посещения.
Это ощущение может ощущаться как вздутие живота, боль или давление. Тяжелые инфекции почек также могут вызывать рвоту, которая приводит к вздутию живота.
Следующие проблемы также могут вызывать боль в спине и вздутие живота, но встречаются гораздо реже:
- травмы и расстройства позвоночника
- рак поджелудочной железы
- заболевания печени
- аневризмы брюшной аорты
- серьезные желудочно-кишечные расстройства, такие как перитонит и кишечник непроходимость
Эти причины и состояния, хотя и встречаются редко, требуют немедленного лечения. Любой, кто испытывает сильную боль или думает, что находится в группе риска по редкой причине, должен немедленно обратиться к врачу.
Любой, кто испытывает сильную боль или думает, что находится в группе риска по редкой причине, должен немедленно обратиться к врачу.
Вздутие живота и боль в спине часто являются незначительными неприятностями, которые проходят сами по себе. Во многих случаях эти два симптома не связаны.
Например, люди с хронической болью в пояснице могут периодически испытывать газы, от которых болит живот и усиливается боль в спине.
Обратитесь к врачу, если боль не проходит сама по себе через несколько дней.
Кому-то следует обратиться в отделение неотложной помощи, если:
- боль невыносимая и внезапно возникает
- боль сопровождается кровотечением из прямой кишки
- у них тяжелое заболевание, например печеночная недостаточность
- у них недавно получил серьезную травму, например, травму спинного мозга
Обратитесь к врачу в течение дня, если:
- вместе с болью поднялась температура
- боль усиливается
- боль отличается от предыдущих эпизодов боли в спине или животе
Лечение зависит от причины, но может включать следующее:
Лечение инфекций и других причин
Бактериальные инфекции, такие как инфекции мочевыводящих путей и почек, требуют антибиотиков.Аппендицит и некоторые другие причины вздутия брюшной полости могут потребовать хирургического вмешательства. Если причиной симптомов является внематочная беременность, беременность необходимо удалить.
Лечение основного состояния
Лечение любых основных состояний необходимо. Людям с печеночной недостаточностью может потребоваться пересадка печени, а людям с диабетом может потребоваться инсулин или лекарства от диабета.
Что делать, если причина неизвестна?
Прежде чем врач сможет лечить боль, он должен определить причину.Для этого врач может собрать полную историю болезни, нажать на живот или спину, чтобы определить уровень боли и положение, выполнить анализ крови или выполнить сканирование спины или желудка.
Есть несколько домашних средств, которые можно попробовать облегчить боль в спине и вздутие живота. Однако, если симптомы вызваны серьезным заболеванием, например печеночной недостаточностью, важно поговорить с врачом, прежде чем пробовать какие-либо домашние средства. Некоторые виды лечения могут быть небезопасными для людей с органной недостаточностью или другими заболеваниями.
Если проблема незначительна, например, газ или желудочный вирус, обычно безопасно лечить симптомы дома.
Стратегии, которые могут помочь, включают:
- прием противогазовых препаратов
- прикладывание грелки к спине или животу
- питье большого количества воды
- отдых
- глубокое дыхание
- прием обезболивающих
В большинстве случаев вздутие живота и боли в спине проходят самостоятельно. Некоторые из них, например, вызванные инфекциями почек или аппендицитом, требуют лечения, но их легко вылечить с помощью медицинской помощи.В некоторых случаях для устранения симптомов потребуется постоянный подход.
Рак, печеночная недостаточность и другие серьезные заболевания лечить труднее. Раннее вмешательство и своевременная медицинская помощь улучшают прогноз во всех случаях.
Вздутие живота и боль в спине – распространенные жалобы, которые могут иметь множество причин. Если боль не интенсивная или не сопровождается другими тревожными симптомами, обычно безопасно увидеть, исчезнут ли симптомы сами по себе.
Однако не выполняйте самодиагностику.Только врач может определить причину боли. При своевременном лечении можно улучшить даже серьезные и опасные для жизни состояния.
Может ли боль в спине вызвать боль в желудке?
Многие взрослые довольно часто испытывают боли в спине. Хотя боль в спине может быть вызвана рядом стимулов, кажется, что существует связь между болью в животе и спиной, особенно когда речь идет о вздутии живота. Но почему эта связь существует? Опять же, есть несколько причин, но каждая из них демонстрирует, насколько на самом деле взаимосвязаны желудок и позвоночник.
Боль в спине и вздутие живота
Существует ряд возможных причин одновременного возникновения боли в спине и вздутия живота. Вздутие живота может возникать по ряду причин, начиная от очень легких причин, таких как переедание или употребление жирной пищи, и заканчивая более серьезными проблемами, такими как аутоиммунные заболевания и рак.
Что касается продуктов, то существует довольно много разных видов продуктов, которые вызывают вздутие живота, что может вызвать боли в желудке и спине. Продукты, богатые олигосахаридами (например, чечевица и фасоль), могут вызвать вздутие живота, равно как и клубника, абрикосы, чернослив, брюссельская капуста, молочные продукты, подсластители и цельнозерновые продукты.Когда эти продукты вызывают скопление клетчатки в пищеварительной системе, может возникнуть вздутие живота и запор, поэтому крайне важно пить много жидкости, чтобы клетчатка продолжала двигаться.
Что, если это что-то серьезное?
Как правило, одновременное появление боли в животе и спине относительно не опасно и может быть устранено в домашних условиях естественным путем. Однако есть некоторые причины для беспокойства, особенно если боль часто повторяется или просто не проходит. Некоторые дополнительные симптомы могут указывать на то, что происходит что-то более серьезное.
Вздутие живота, запор и боль в спине могут указывать на наличие аутоиммунных заболеваний, таких как тиреоидит Хашимото, целиакия и синдром Шегрена. Люди с разными типами нейропатии (которая является сопутствующим заболеванием со многими аутоиммунными расстройствами) иногда сообщают о наличии этих симптомов.
В несколько более редких случаях боль в позвоночнике, которая приводит к боли в животе, может быть признаком определенных типов рака. Женщины, у которых был диагностирован рак яичников, часто жалуются на боли в спине и животе, а также на все более сильные запоры до постановки диагноза.Что можно сделать, чтобы облегчить боль?
Боль в спине и животе может раздражать, если не сказать, что с ней сложно справиться. Есть несколько способов уменьшить боль в области живота и спины. Один из самых важных шагов, который вы можете предпринять, – это избегать обезвоживания. Употребление большого количества воды поможет клетчатке продвигаться по пищеварительной системе. Это особенно важно для людей с такими расстройствами, как болезнь Шегрена, у которых наблюдается хроническая сухость во всем теле.
Кроме того, вам может потребоваться изменить некоторые пищевые привычки и даже пройти тестирование на пищевую аллергию.Те, кто страдает непереносимостью лактозы, борются с болями в спине и животе и обнаружили, что отказ от молочных продуктов частично облегчает эту боль.
Наконец, если симптомы не исчезнут, вам следует обратиться к врачу и обсудить ваши опасения. Даже если вам может быть неловко, признание того, что вам больно, – это первый шаг к ее облегчению. Позвоните в Техасскую клинику позвоночника сегодня, чтобы облегчить боль.
Боль в пояснице может быть вызвана проблемами с кишечником
Проблемы с поясницей могут быть связаны с проблемами с кишечником или болезненным и опухшим кишечником.Боль в спине и колющая или тянущая боль в животе может быть связана с вздутием кишечника и метеоризмом.
По разным причинам живот может вызывать дискомфорт и в то же время вызывать проблемы со спиной. В свою очередь, проблемы со спиной могут вызвать боль в животе. Нервы обеих областей проходят пояснично (через нижнюю часть позвоночника). Таким образом, они оказывают значительное влияние друг на друга.
Боль в спине при синдроме раздраженного кишечника
Частая жалоба и диагноз – спазмы толстой кишки или раздраженный кишечник, синдром, который чаще встречается у женщин, в том числе во время менструального цикла.Если вы страдаете от болей в животе и вздутия живота, возможно, вы страдаете СРК или синдромом раздраженного кишечника . Один из симптомов – очень болезненная поясница.
Боль внизу живота и пояснице возникает по-разному. В зависимости от состояния вы можете ощущать боль в определенной части живота, например, внизу. Иногда может быть болезненным весь живот с болезненными ощущениями в боках и пояснице или в пояснице и тазу.Это не всегда означает, что это серьезно. У многих женщин такое бывает периодически. Грелка и обезболивающие по-прежнему остаются лучшим лекарством. В случае сильной боли необходимо обратиться к терапевту.
Как работает кишечник?
Кишечник является частью пищеварительной системы и проходит от брюшной полости до заднего прохода. Большинство питательных веществ всасывается в кишечнике. Кишечник имеет длину несколько метров. В среднем тонкий кишечник составляет 6 метров, а толстый – полтора метра.Путем перистальтических движений (толкающих и разминающих движений) тонкий кишечник транспортирует непереваренную пищу в толстый кишечник. В толстом кишечнике эта пища перерабатывается, и происходят различные процессы гниения и ферментации. Именно здесь часто возникают проблемы с кишечником, такие как метеоризм или ветер .
В большинстве случаев причиной проблем с кишечником является неправильный образ жизни, например курение и недостаток физических упражнений .Кроме того, пища со слишком большим содержанием жира и слишком низким содержанием клетчатки может вызвать диарею или запор. Чтобы предотвратить или уменьшить проблемы с кишечником, рекомендуется употреблять продуктов с высоким содержанием клетчатки (например, черный хлеб, пасту из непросеянной муки, орехи).
Волокна – это части растительной пищи, которые ваш тонкий кишечник не может переваривать или поглощать. Они попадают в толстый кишечник непереваренными. Из-за отсутствия волокон в пище, в кишечнике будет меньше неперевариваемого материала. При отсутствии достаточного объема и стимулирующего действия пищевых волокон кишечник стимулируется недостаточно .Это вредно для правильного переваривания пищи. Кроме того, абсорбируется слишком мало жидкости, вызывает твердый стул и затрудняет опорожнение кишечника.
Кишечник расположен вентрально (спереди) от позвоночника и может оказывать давление на позвонки. Состояние, вызывающее давление на позвоночник, может вызвать боль в пояснице в сочетании с проблемами с кишечником и проблемами с контролем мочевого пузыря.
Советы по предотвращению или уменьшению проблем с кишечником
- Убедитесь, что вы едите регулярно: принимайте не менее трех приемов пищи в течение дня и не более трех-четырех перекусов между ними.
- Найдите время, чтобы поесть и хорошо пережевывать пищу.
- Убедитесь, что ваша пища содержит достаточно клетчатки (от 30 до 40 граммов в день).
- Выпивайте от 1,5 до 2 литров воды в день.
- Сходите в туалет вовремя или даже выделите определенное время, чтобы спокойно сходить в туалет.
- Не используйте слабительные без разрешения врача.
- Делайте достаточные и частые упражнения.
Ожирение
Проблемы с брюшной полостью и плохое пищеварение также могут быть результатом ожирения.Ожирение вызывает более инфекционных реакций в толстом кишечнике и повышенный риск хронических заболеваний брюшной полости. Слишком большой вес вызывает большее давление на поясничные позвонки и мышцы поясницы, что может привести к усилению боли в спине. Последнее не связано с проблемами кишечника, вызывающими проблемы со спиной, но все же нельзя игнорировать.
Поэтому боли в животе и проблемы со спиной не всегда являются поводом для паники. Во многих случаях переход к более здоровому образу жизни с большим количеством упражнений и пищей с высоким содержанием клетчатки может решить эти проблемы.
Изучение причин боли в пояснице и пояснице
Вам может быть полезно позвонить своему врачу, если у вас одновременно возникают боли в животе и спине.
Кредит изображения: LumiNola / E + / GettyImages
Если у вас бурлит желудок или спазмы, а также болит поясница, важно знать, что причины боли в пояснице и внизу живота могут быть самыми разными. В зависимости от уровня боли вам может быть полезно позвонить в кабинет врача, чтобы выяснить, что ее вызывает, и получить облегчение.
Подробнее: Как могут быть связаны боли в спине и желудочные проблемы
Причины: боль в пояснице и нижнем отделе желудка
Боли в пояснице и внизу живота могут быть вызваны множеством заболеваний. На самом деле, по данным клиники Майо, причиной боли могут быть проблемы в репродуктивной, опорно-двигательной, мочевыделительной или пищеварительной системах.
Например, менструальные спазмы являются частой причиной боли в животе, а также боли в пояснице, согласно U.С. Национальная медицинская библиотека.
Эндометриоз, состояние, которое возникает при разрастании маточной ткани за пределами матки, является еще одним заболеванием, которое может одновременно вызывать боль в животе и спине у женщин, по данным Управления по женскому здоровью.
«Есть много известных хронических состояний, перекрывающих боль с эндометриозом, особенно боль в животе и боль в пояснице», – говорит Хизер Джеффкоут, доктор физиотерапии в Femina Physical Therapy в Южной Калифорнии.«Известно, что эндометриоз вызывает циклические и нециклические боли в животе, пояснице и челюсти».
Заболевания желудочно-кишечного тракта могут быть причиной боли в нижней части живота и, возможно, в нижней части спины.
Синдром раздраженного кишечника (СРК), желудочно-кишечное расстройство, может привести к боли в нижней части живота и, возможно, в нижней части спины, по словам Калика Чанга, доктора медицины, сертифицированного специалиста по интервенционному лечению боли в Центре лечения позвоночника Атлантического океана в Нью-Джерси и Нью-Йорке Йорк.Помимо боли в животе, общие симптомы СРК включают газы, вздутие живота, судороги и диарею, сообщает клиника Майо.
Подробнее: Что такое IBS?
Клиника Майо также сообщает, что в крайних случаях дивертикулит может вызвать боль внизу живота, обычно с левой стороны. Это состояние возникает, когда небольшие мешочки, образовавшиеся вдоль слизистой оболочки пищеварительного тракта, воспаляются и / или инфицируются. Более частые симптомы дивертикулита включают постоянную боль, жар, тошноту, рвоту, болезненность в области живота и запор.
Аппендицит – еще одна серьезная причина боли в животе и, возможно, боли в пояснице, – говорит доктор Чанг. По данным Национальной медицинской библиотеки США, когда внутри аппендикса возникает закупорка, вызывающая аппендицит, симптомы могут включать вздутие живота, запор, диарею и низкую температуру.
Обезболивание желудка и спины
Если боль в нижней части живота и боль в пояснице умеренная, вам может быть полезно принять безрецептурное обезболивающее и в течение нескольких дней следить за своим самочувствием.Чанг говорит. «Однако, если это сильная боль, или если есть лихорадка, рвота, головокружение или любой другой симптом средней или тяжелой степени тяжести, позвоните врачу или обратитесь за неотложной помощью или в отделение неотложной помощи», – говорит он.
В случаях, когда вы испытываете боль как в нижней части живота, так и в пояснице, приоритетом будет определение абдоминальных причин, говорит доктор Чанг. «С точки зрения специалиста по позвоночнику, если есть боль внизу живота, им лучше попытаться сначала проверить брюшную полость.А если проблема не исчезнет, они могут обратиться к специалисту по спине », – говорит он.
Если менструальные спазмы усугубляют вашу боль, клиника Майо отмечает, что спазмы часто можно облегчить с помощью безрецептурных болеутоляющих, таких как ибупрофен или грелка, среди других средств. Однако, если вы обнаружите, что менструальные спазмы мешают вашей жизни или ухудшаются с течением времени, или если у вас начались сильные менструальные спазмы после 25 лет, клиника Майо рекомендует обратиться к врачу.
Если причина боли – тазовая или гинекологическая, может потребоваться визуализация для дальнейшего изучения возможных причин, доктор.Чанг говорит. «Эти вещи обычно исключаются с помощью ультразвукового исследования или компьютерной томографии, проводимого гинекологом или специалистом по общей хирургии», – говорит он.
Боль и другие симптомы СРК можно облегчить, контролируя стресс, меняя диету и образ жизни, и, возможно, принимая лекарства, отпускаемые по рецепту, сообщает клиника Мэйо.
Более серьезные желудочно-кишечные боли, такие как аппендицит и дивертикулит, требуют неотложной медицинской помощи, – говорит доктор Чанг. «Острый воспалительный процесс, будь то аппендицит или дивертикулит, может потребовать хирургического вмешательства», – говорит он.
Боль в пояснице и здоровье пищеварительной системы
Q1. Связана ли почти постоянная боль в пояснице с язвой или СРК? Боль часто не дает мне уснуть по ночам; тогда иногда я могу прожить несколько дней ни с чем. Но 80 процентов времени у меня болит спина. (Мне 65 лет, и недавняя рентгенография спины не показала структурных отклонений, но у меня есть небольшая потеря костной массы в верхних позвонках.) У меня также много несварения желудка, отрыжки и газов.
– Донис, Вирджиния
Устойчивая боль в спине, как вы описываете, редко встречается при распространенных желудочно-кишечных расстройствах, таких как язвенная болезнь или синдром раздраженного кишечника (СРК).Язвы могут вызывать боль, но обычно в передней области живота, известной как эпигастрий. Когда язва очень серьезная, она может пробить стенку двенадцатиперстной кишки и желудка и вызвать боль во многих областях, включая спину. Однако перфорация является серьезным осложнением и не может продолжаться в течение нескольких дней или недель, не приводя к более тяжелому заболеванию. Если есть подозрение на перфорацию, выполняется ранняя визуализация и лечение; часто требуется хирургическое дренирование или резекция.
СРК приводит к вздутию живота и изменению привычек кишечника (диарея, запор или их изменение), но боль в спине, хотя и иногда присутствует при СРК, не является характерной чертой.
Другие желудочно-кишечные расстройства, которые могут вызывать боль в спине наряду с расстройством желудка, включают панкреатит и дивертикулит, и я бы порекомендовал вам вернуться к своему гастроэнтерологу, чтобы сдать анализы крови и визуализацию для проверки на эти относительно распространенные состояния.
2 кв. Недавно я прочитал, что для облегчения работы кишечника и для того, чтобы наша иммунная система могла правильно бороться с микробами, в нашем организме должен быть баланс щелочи и кислоты. Я не совсем понимаю, что это значит.Можете ли вы объяснить это и порекомендовать некоторые продукты? В статье сказано, что нужно есть много цитрусовых.
– Маргарет, Техас
Если лекарства, которые вы принимаете, не влияют на уровень pH (показатель кислотности или щелочности) вашего желудочно-кишечного тракта, желудок обычно очень кислый из-за большого количества вырабатываемой кислоты. . Эту кислоту можно умеренно нейтрализовать с помощью еды (плоский имбирный эль – один из единственных щелочных продуктов, эффективно нейтрализующих кислоту) или лекарствами, блокирующими секрецию кислоты, такими как ингибиторы протонной помпы (Prilosec, Prevacid, Aciphex, Protonix и Nexium. ) и блокаторами гистаминовых рецепторов (Тагамет, Зантак и Пепсид).Антациды, такие как Tums, Mylanta, Maalox и Gaviscon, также помогают нейтрализовать кислоту в желудке.
Нормальная кислая среда желудка (низкий pH) является первой линией защиты организма от вредных организмов, которые могли быть проглочены через рот, потому что большинство организмов легко погибает под действием кислоты. После того, как пища проходит через желудок в тонкий кишечник, она подвергается воздействию очень щелочной среды (с высоким pH), которая может уничтожить любые проглоченные организмы, которые выживают при повышенной кислотности желудка.Некоторые люди испытывают трудности с продуктами с более высоким содержанием кислоты, такими как цитрусовые и помидоры, из-за изжоги или несварения желудка, но эти кислоты не так сильны, как соляная кислота, вырабатываемая желудком. По этой причине не было доказано, что диетические изменения изменяют естественную систему защиты организма от микроорганизмов.
Таким образом, вам не нужно беспокоиться о еде, чтобы попытаться изменить pH вашей пищеварительной системы – ваше тело сделает это за вас!
Узнайте больше в Центре здоровья пищеварительной системы Everyday Health.
Как несварение желудка может быть причиной боли в пояснице
Хиропрактик, страдающий от боли в пояснице
Боль в пояснице в Мюррее встречается у многих американцев среднего и старшего возраста. Могут быть затронуты как мужчины, так и женщины, при этом немного чаще мужчины страдают от болей в спине. Даже незначительная боль в спине, ощущаемая в нижней части спины, может лишить больного сна и расслабления. Пациент, страдающий болями в спине, всегда напряжён, и это часто приводит к значительному повышению артериального давления.Поскольку человек, страдающий болями в спине, не получит омолаживающего ночного отдыха, его умственные способности не будут такими острыми, как у его сверстников, не страдающих хронической болью в спине.
Мануальный терапевт и боли в пояснице, вызванные травмой или состоянием спины. Может быть растянута мышца, или боль в спине может быть вызвана проблемами с дисками, разделяющими позвонки спинного мозга. Эти источники боли в пояснице можно объединить под названием «проблемы со спиной».
Хиропрактик обращается к боли в спине
Не все боли в пояснице являются результатом проблем со спиной.Во многих случаях причина боли в спине устраняется с того места, где она ощущается. Например, желчные камни можно пережить как сердечный приступ. Зараженное горло может проявляться как боль в ухе. Всегда следует рассматривать другие причины, помимо проблем со спиной, как источник боли в пояснице.
Мануальный терапевт и лечение проблем со спиной
Для лечения конкретных проблем со спиной доступно несколько видов лечения. Напряженную спину можно лечить с помощью лекарств, расслабляющих напряженные мышцы.Лежание на твердой поверхности также уменьшает этот тип боли в спине. Проблемы со спиной часто можно успешно вылечить с помощью мануального терапевта, а перестройка позвоночника часто приносит быстрое облегчение. Некоторые упражнения могут буквально растянуть позвоночник, чтобы разорвать цикл боли в спине. Когда боль в спине очень сильна и другие методы лечения не приносят существенного облегчения, некоторые пациенты выбирают хирургическое средство.
Хиропрактик объясняет диспепсию
Медицинский термин для обозначения расстройства желудка – диспепсия, состояние, которое может быть вызвано многими причинами.Симптомы, связанные с приемом пищи или пищеварением, обычно связаны с диспепсией. Например, пациент может испытывать вздутие живота, газы, тошноту или другие желудочно-кишечные симптомы. Однако не все симптомы следует явно связывать с приемом пищи. Диспепсия замедляет процесс пищеварения, и более крупный комок пищи остается в желудке и тонком кишечнике. Этот болюс расширяет пищеварительный тракт, что неестественно и вредно для здоровья. Растянутый желудок или кишечник может давить на окружающие ткани и нервы и быть источником боли в пояснице.
Хиропрактик обсуждает боль в пояснице
Если у больного постоянная боль в пояснице, причину которой невозможно определить, следует рассмотреть вопрос о несварении желудка или диспепсии. Связь между диспепсией и болью в пояснице более вероятна, если у пациента также есть какие-либо из типичных желудочно-кишечных симптомов. Даже если диспепсия легкая, ее следует выявить и лечить. Больной боли в спине может найти облегчение, изменив свой рацион и образ жизни.Улучшение диеты не мешает другим средствам лечения проблем со спиной от боли в пояснице, таким как упражнения и хорошая осанка при проблемах со спиной. Диета, предназначенная для уменьшения несварения желудка, также может облегчить боль в пояснице.
КАК РАСШИРЕНИЕ МОЖЕТ БЫТЬ ПРИЧИНОЙ ВАШЕЙ БОЛИ В НИЖНЕЙ СПИНЕ.
4 серьезных причины возникновения боли в спине
Проблемы с простатой
Боль в спине часто является признаком серьезной проблемы с простатой. Даже с этим очевидным сигналом регулярные проверки простаты могут спасти вам жизнь.Почему? Потому что симптомы проблемы с предстательной железой, особенно боль в спине, обычно проявляются настолько поздно, что ваша возможность для быстрого и полного выздоровления может остаться позади.
Другая причина заключается в том, что иногда симптомы проблем с простатой отсутствуют, а боль в спине действительно исходит из спины. Как и в случае с поздними симптомами, это может привести к упущению возможности своевременного лечения.
Рак простаты
Точно так же большинство мужчин с раком простаты не испытывают симптомов, особенно на ранних стадиях.Симптомы, связанные с затрудненным или болезненным мочеиспусканием, могут проявиться, когда рак начинает блокировать уретру или шейку мочевого пузыря, но, опять же, это более вероятно позже.
Боль в спине может быть признаком того, что рак простаты распространился. То же самое и с переломами. В статье «Рак простаты», опубликованной на сайте Emedicinehealth, доктор Кевин Зорн предупреждает, что когда рак распространяется на спинной позвонок, он может ослабить эти кости, что может привести к их разрушению и сдавливанию спинного мозга.
Это состояние известно как синдром конского хвоста. Симптомы включают (но не ограничиваются ими) трудности при ходьбе и слабость в ногах, а также трудности с контролем над мочевым пузырем или кишечником. Когда у вас есть эти симптомы, вы можете сначала испытать централизованную боль в спине (в течение нескольких дней или недель), прежде чем они дадут о себе знать.
Cauda equina требует неотложной медицинской помощи. Отсутствие немедленной медицинской помощи может привести к необратимому повреждению спинного мозга с параличом.
Увеличенная простата
Увеличение простаты – распространенное заболевание у пожилых мужчин, обычно доброкачественное. Боль в спине не является известным симптомом увеличенной простаты; скорее симптомы, как правило, связаны с затруднением и болью при мочеиспускании.
Простатит
Простатит, воспаление предстательной железы, – доброкачественное, но очень распространенное заболевание. В отличие от увеличенной простаты, простатит поражает мужчин любого возраста одинаково.
Большинство симптомов простатита связаны с мочеиспусканием, например, боль или жжение, затруднение эякуляции и т. Д.Но наряду с этим вы можете испытывать боль в области между мошонкой или прямой кишкой (тазовое дно) и / или нижней частью спины.
Тип простатита может определять тип боли. Например, боли в области таза и поясницы являются типичными симптомами острой инфекции простаты, как и боль в мышцах (острая инфекция простаты похожа на грипп).
С другой стороны, при хроническом небактериальном простатите, который является наиболее распространенным типом простатита, поражаются нервы.Это может привести к усилению болевой чувствительности и восприятия – другими словами, к хроническому болевому заболеванию, поражающему тазовые органы мужчин.
.




 Обычно такие боли возникают при переохлаждении, повышенных нагрузках, перемещении тяжестей, резких движениях. Болями такого характера сопровождаются остеохондроз, искривления позвоночника — сколиоз, лордоз, кифоз, радикулит, протрузии и дисковые грыжи в поясничной области, смещения позвонков;
Обычно такие боли возникают при переохлаждении, повышенных нагрузках, перемещении тяжестей, резких движениях. Болями такого характера сопровождаются остеохондроз, искривления позвоночника — сколиоз, лордоз, кифоз, радикулит, протрузии и дисковые грыжи в поясничной области, смещения позвонков; При любой физической нагрузке или долгом сидении в однообразном положении дискомфорт и боли усиливаются;
При любой физической нагрузке или долгом сидении в однообразном положении дискомфорт и боли усиливаются; При завершении лечения боли в спине исчезнут сами, а в ходе лечения можно использовать обезболивающие препараты;
При завершении лечения боли в спине исчезнут сами, а в ходе лечения можно использовать обезболивающие препараты; Правильно рассчитать и распределить давление может только профессиональный массажист. Помните, что пользуясь услугами непрофессионала, Вы можете усугубить существующую проблему. Во время массажа можно использовать лекарственные крема и мази, которые быстрее чем при простом втирании, проникают в подкожные слои, где они оказывают прямое действие;
Правильно рассчитать и распределить давление может только профессиональный массажист. Помните, что пользуясь услугами непрофессионала, Вы можете усугубить существующую проблему. Во время массажа можно использовать лекарственные крема и мази, которые быстрее чем при простом втирании, проникают в подкожные слои, где они оказывают прямое действие;
 Иногда происходит гиперкоррекция, и тело отклоняется назад слишком сильно. От напряжения возникают болезненные ощущения в районе спины.
Иногда происходит гиперкоррекция, и тело отклоняется назад слишком сильно. От напряжения возникают болезненные ощущения в районе спины.