Постоянная боль в груди: Причины боли в грудной клетке – диагностика, лечение
Боли в груди: симптомы и причины возникновения
10 мая 2018Боли в молочных железах: симптомы и причины возникновения
Содержание
- Что такое масталгия
- Причины боли в молочных железах
- Типы боли
- Запись на прием
- Боль в груди перед менструацией
- Болезненность груди кормящих мам
- Масталгия при климаксе
- Осмотр маммолога в нашем центре: особенности
Боли в груди: причины появления и симптомы
Боли в молочных железах, согласно опубликованному в 2016 году исследованию турецких маммологов, хотя бы раз в жизни ощущали 70% женщин от 20 до 50 лет. Этот симптом в медицине называют масталгия, а в его основе лежат разные причины. Боли в груди не всегда свидетельствуют о серьезной болезни, а клиническое лечение при таком состоянии нужно в 20% случаев. Но масталгия создает дискомфорт в повседневной жизни и все-таки может быть симптомом заболевания. Поэтому первый шаг в борьбе с ней — понять причину ее появления.
Поэтому первый шаг в борьбе с ней — понять причину ее появления.
Почему болит грудь при нажатии
Возникать боли в молочных железах могут по самым разным причинам. Разделим их на 3 группы.
1. Гормональные изменения
Грудь часто болит во второй фазе менструального цикла, при беременности или наступлении менопаузы. Это нормально, ведь в это время происходит полная гормональная перестройка организма. Подробно об ощущениях женщины в каждый их этих периодов вы прочтете ниже.
2. Заболевания груди
Ноющая боль в молочной железе сигнализирует о развитии фиброзно кистозных изменений. Тогда она разлитая и циклическая. Непериодические боли иногда указывают на образование кист или возникновение опухоли. В таком случае неприятные ощущения односторонние, тянущие и ноющие. Если болит левая грудь у женщин, это может быть сигналом сердечной патологии.
3. Другие причины
Периодически сильные боли в молочных железах возникают из-за ношения неудобного и тесного белья. Причиной могут быть травмы груди, в следствии которых неприятные ощущения появляются при надавливании и в состоянии покоя. Не забывайте и об инфекционно-воспалительных болезнях.
Причиной могут быть травмы груди, в следствии которых неприятные ощущения появляются при надавливании и в состоянии покоя. Не забывайте и об инфекционно-воспалительных болезнях.
В любом из случаев профессиональный осмотр врача-маммолога обязателен и необходимым. Перед этим рекомендуем провести самообследование в домашних условиях. Все остальное уже подскажет доктор.
Что конкретно вы чувствуете
Неприятные ощущения в молочной железе бывают разными:
- можно ощущать боль в правой груди или в левой, в двух железах одновременно;
- локализоваться в одной точке или распространяться на всю область молочной железы;
- быть резкой и внезапной или иметь постоянный характер;
- ощущаться остро и создавать спазмы или быть слабо выраженной и редкой.
Независимо от того, как проявляются болезненные ощущения, нельзя их игнорировать. Да, часто дискомфорт появляется в определенные дни менструального цикла и не является тревожным звоночком. Но сами вы это не определите. Только врач поможет выяснить причины вашего плохого самочувствия и избавиться от него. Запишитесь на прием к маммологу, заполнив форму ниже, чтобы решить для себя проблемный вопрос. Также вы можете задать уточняющие вопросы по телефону 044-344-65-32.
Но сами вы это не определите. Только врач поможет выяснить причины вашего плохого самочувствия и избавиться от него. Запишитесь на прием к маммологу, заполнив форму ниже, чтобы решить для себя проблемный вопрос. Также вы можете задать уточняющие вопросы по телефону 044-344-65-32.
Запись на визит в центр
Боли в груди перед менструацией
Боль, которая зависит от гормональных изменений в течение менструального цикла, является циклической. Главные особенности такой масталгии:
- Чаще всего поражает обе молочные железы после, перед или во время месячных.
- Выражение ощущается в верхней наружной области груди и иногда сбоку в зоне подмышки.
- Наиболее выраженной становится за 7-10 дней до начала менструации.
- Пропадает после наступления месячных.
Облегчить боль в груди, которая причиняет дискомфорт, можно с помощью лекарств. Но принимать их можно только с разрешения врача. Дело в том, что боли в молочной железе могут свидетельствовать также о заболеваниях нервной, эндокринной и сердечно-сосудистой систем.
Дело в том, что боли в молочной железе могут свидетельствовать также о заболеваниях нервной, эндокринной и сердечно-сосудистой систем.
Учтите, что если до начала менструального цикла еще не скоро, а боль при нажатии, и не только, беспокоит, то причина может быть не в гормональных изменениях.
Масталгия у кормящих женщин
Во время беременности и кормления грудью в женском организме происходят серьезные гормональные сбои, клетки железистых тканей начинают расти, и грудь увеличивается в объеме. Из-за этого на нервные окончания органа возникает сильное давление, что приводит к неприятным ощущениям и колющей боли.
Молочные железы могут болеть из-за притока молока. Чтобы не образовывались застои, необходимо регулярно и правильно сцеживаться. Кормящим женщинам нужно постоянно осматривать ореолы. Если на груди образовались трещинки и небольшие раны и болит в области соска, это может быть гнойный мастит. Сходите к врачу, чтобы проверить, не развивается ли в органе инфекция.
Боли в молочных железах при климаксе
Если у вас не было менструации в течение 12 месяцев, это значит, что наступил постменопаузальный период. Масталгия в данном случае является нециклической, может быть кратковременной или периодической, тянущей и резкой, сопровождаться повышением температуры тела и общем недомоганием.
Если у вас после наступления климакса покалывает в молочной железе или вы ощущаете дискомфорт, это свидетельствует о проблеме. Вне зависимости от вида боли, сразу обратитесь за консультацией к специалисту.
Диагностика масталгии в Специализированном маммологическом центре
Как мы уже писали выше, боли в груди могут возникать в период гормонального всплеска в организме или свидетельствовать о серьезных заболеваниях. Каждой женщине, которая ощущает дискомфорт в груди, нужна консультация врача. Он или подскажет, как уменьшит периодические боли, или диагностирует заболевание и назначит эффективное лечение.
Для определения причин масталгии у женщин проводится пальпация, УЗИ, маммография и другие диагностические процедуры. Также можно пройти осмотр в гинеколога или эндокринолога.
Также можно пройти осмотр в гинеколога или эндокринолога.
Наш центр единственный в Украине, врачи которого специализируются на болезнях груди. Практикующие специалисты с опытом работы от 10 лет проведут полный осмотр, выявят причину боли в молочных железах и ответят на все ваши вопросы. Чтобы записаться, позвоните по номеру 044-344-65-38 или заполните форму выше.
Кардиолог: боль в груди далеко не всегда связана с болезнями сердца
Часто при болях в груди люди думают о том, что у них болит сердце. Но это может быть признаком и совсем других заболеваний.
О том, как научиться отличать именно сердечную боль, телезрителям рассказала врач-кардиолог Дина Сулиманова.
«Надо обратить внимание на локализацию боли, – советует Дина Рушановна. – Сердечная боль возникает именно за грудиной или в левой половине грудной клетки. Она появляется при чрезмерной физической нагрузке. Например, когда человек быстрее поднимается по лестнице, ускоряет шаг или несет что-то тяжелое.
По описанию сердечная боль – давящая, сжимающая, жгучая. Может отдавать в нижнюю челюсть, левую руку или под левую лопатку.
Проходит такая боль, если человек успокоится, остановится, отдышится. Или если пациент, который уже раньше перенес инфаркт, примет таблетку нитроглицерина».
Кардиологу поступило очень много вопросов от телезрителей и ведущей.
Например:
«Болит в левой части груди, ближе к сердцу. При вдохе боль увеличивается. Может это болеть сердце?»
Врач: «Эта боль характерна для остеохондроза грудного отдела позвоночника. Она усиливается при вдохе, выдохе, перемене положения тела. Вам нужно сходить к неврологу для назначений и рекомендаций».
«Часто к вам приходят на прием люди вроде с болью в грудной клетке, которая оказывается не сердечной?»
«Да, конечно, ведь боль в грудной клетке – достаточно значимый симптом, и люди чаще всего приходят к кардиологу, чтобы исключить патологию сердечно-сосудистой системы. При четком сборе анамнеза, жалоб мы понимаем, кардиологическая это боль, или это все-таки остеохондроз, заболевания желудка или легких. Дальше мы уже рекомендуем обратиться к тому специалисту, который поможет справиться с этой болью».
При четком сборе анамнеза, жалоб мы понимаем, кардиологическая это боль, или это все-таки остеохондроз, заболевания желудка или легких. Дальше мы уже рекомендуем обратиться к тому специалисту, который поможет справиться с этой болью».
«Беспокоит тревога и боль в груди. Сделал УЗИ сердца. В заключении врач написала «склероз аорты», а на словах сказала, что всё в норме. Подскажите, что такое склероз аорты? Стоит ли переживать по этому поводу?»
«Переживать не стоит. Склероз аорты говорит об уплотнении стенок аорты. Он возникает чаще всего при длительном повышении давления в течении гипертонической болезни. Рекомендуется раз в год делать УЗИ сердца. Вам нужно обратиться к терапевту по месту жительства».
«Поднимал газовую плиту с другом. Она была лёгкая, унесли за раз. Спустя час, придя домой, ощутил боль в груди. У меня порок сердца, могло ли это как-то повлиять? Либо просто потянул мышцу? Боль острая: при наклоне, повороте, либо при движении руки…»
«Эта боль тоже связана с остеохондрозом. Если боль связана с движением – это не сердечная боль. Когда у человека болит именно сердце, он может лежать, сидеть, но боль интенсивности не поменяет, она также будет сдавливающая, сжимающая, жгучая. Боль мышечная или остеохндрозная будет при движениях тела, поворотах. Если вас это беспокоит, надо обратиться к терапевту и неврологу, сделать рентген грудного отдела позвоночника».
Если боль связана с движением – это не сердечная боль. Когда у человека болит именно сердце, он может лежать, сидеть, но боль интенсивности не поменяет, она также будет сдавливающая, сжимающая, жгучая. Боль мышечная или остеохндрозная будет при движениях тела, поворотах. Если вас это беспокоит, надо обратиться к терапевту и неврологу, сделать рентген грудного отдела позвоночника».
«Недавно при подъеме по лестнице в подъезде у меня появилась боль и тяжесть в области груди слева. Левая рука онемела и горела. Пришла домой, приняла нитроглицерин и прилегла. Правильно ли я сделала?»
«Вы поступили правильно, но помимо приема глицерина нужно было вызвать скорую помощь. Ваша боль очень похожа на кардиологическую. Врачи скорой сняли бы кардиограмму. При нарушении кровотока на ЭКГ появляются изменения, которые говорят о предынфарктном состоянии и тогда бы вас госпитализировали. Вам нужно обратиться к кардиологу».
«С недавнего времени у меня появляется резкая сжимающая боль в центре грудной клетки. Длится боль примерно две секунды. Всё проходит без приёма лекарств. Может ли это быть проблема с сердцем?»
Длится боль примерно две секунды. Всё проходит без приёма лекарств. Может ли это быть проблема с сердцем?»
«Вероятнее всего, боли связаны с остеохондрозом, но для уточнения диагноза стоит обратиться и к неврологу и кардиологу для уточнения диагноза».
Больше важной и полезной информации, интересных вопросов и ответов – в программе «Скажите, доктор» НТ, которую ведет Светлана Стерлигова.
Беспокоит изжога и боль в груди: что делать | Саико
Это заболевание пищеварительной системы, при котором содержимое желудка забрасывается в пищевод. Примерно половина взрослых людей хотя бы раз испытывала симптомы рефлюкса, но заподозрить заболевание можно, если у человека случается легкий рефлюкс около двух раз в неделю и чаще или тяжелый рефлюкс с забросом пищи в горло раз в неделю.
Такое происходит, если ослабевает сфинктер — замыкающее кольцо между пищеводом и желудком. Сфинктер слабеет при повышенном давлении в животе, поэтому к основным причинам гастроэзофагеальной рефлюксной болезни относят:
Сфинктер слабеет при повышенном давлении в животе, поэтому к основным причинам гастроэзофагеальной рефлюксной болезни относят:
- Ожирение и переедание;
- Беременность;
- Грыжа пищеводного отверстия диафрагмы;
- Заболевания соединительной ткани;
- Задержка опорожнения желудка.
Кроме этого, есть дополнительные факторы, которые повышают кислотность содержимого желудка и увеличивают риск рефлюкса: курение, алкоголь, кофе, еда перед сном, особенно жирная и жареная. Также некоторые лекарства могут повлиять на увеличение кислотности, например аспирин.
Лечение несложное, если вовремя обратиться к врачу и поставить диагноз правильно.
Как проявляется
Самые частые симптомы рефлюкса это:
- Жжение в груди (изжога), которая обычно случается после еды или ночью;
- Боль в груди;
- Бывает сложно глотать;
- Отрыжка кислой жидкостью или пищей;
- Ощущение комка в горле;
- Во время еды болит горло.

Ночной рефлюкс проявляется постоянным кашлем, нарушениями сна, воспалением горла и развитием астмы.
Что будет, если не лечить
Запущенная гастроэзофагеальная рефлюксная болезнь может вызвать хроническое воспаление пищевода и привести к образованию рубцов, язв и даже предраковых изменений из-за постоянного агрессивного воздействия желудочного сока.
Также постоянный заброс содержимого желудка в глотку раздражает слизистую и вызывает хроническую ангину. А самое грозное осложнение — попадание содержимого желудка в дыхательные пути, при этом возможен ожог трахеи и бронхов, который сложно поддается лечению.
В запущенных случаях, такое заболевание лечится хирургически, поэтому так важно вовремя обратиться за помощью специалиста.
Как обнаружить
Поставить диагноз ГЭРБ может терапевт или гастроэнтеролог. Для этого ему потребуется рассказ о симптомах, возможно придется сделать рентген с контрастом или эндоскопию желудочно-кишечного тракта, чтобы понять насколько пострадал пищевод.
Также нужна консультация ЛОРа, чтобы выявить возможные осложнения верхних дыхательных путей, горла и даже носа.
Как лечить
Для лечения рефлюкса, в первую очередь, нужно изменить образ жизни. Для этого надо принимать пищу мелкими порциями, не объедаться. Не стоит ложиться после еды, лучше посидеть или походить в течение 20–30 минут. Также лучше отказаться от алкоголя и никотина, которые увеличивают выработку соляной кислоты желудка и увеличивают риск заброса содержимого в пищевод.
Врач обычно назначает лекарства, которые нейтрализуют кислоту, уменьшают её количество и защищают стенки пищевода от заброса. Но если лечение не поможет, если пациент не изменит образ жизни. В этом случае ГЭРБ лечится хирургически. Главное — вовремя обратиться за помощью не только к терапевту, но и найти опытного оториноларинголога, который поможет избавиться от неприятных проявлений в горле и сможет улучшить ваше самочувствие.
Выбрать ЛОРа для записи
Сердечная тревога / За здоровый образ жизни! / Статьи / Центр современной кардиологии
Очень часто люди жалуются на боли в сердце, а оказывается, что болит желудок, мучает остеохондроз или стресс привел к развитию депрессии.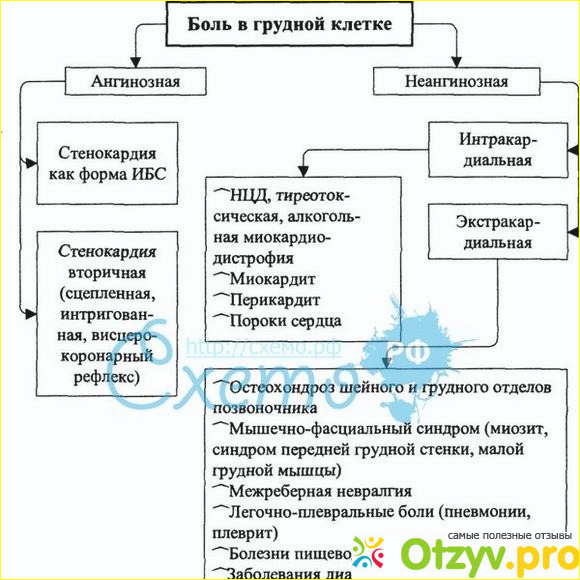 А развитие сердечного приступа не узнают, списывают на тот же желудок, остеохондроз или даже зубную боль. Как разобраться?
Попробуем помочь.
А развитие сердечного приступа не узнают, списывают на тот же желудок, остеохондроз или даже зубную боль. Как разобраться?
Попробуем помочь.«Грудная жаба». Так называли в старину ту болезнь, которую мы теперь именуем стенокардией. Сердечный приступ, как правило, начинается с давящей или жгущей боли в центре груди (врачи говорят «за грудиной») при физической нагрузке или в стрессовой ситуации, хотя может развиться и в покое.
Боль достаточно интенсивная, может отдавать в нижнюю челюсть, плечи и руки (чаще в левую, но возможно и в обе), в шею, горло и спину. Иногда маскируется под ломящие боли в этих же областях или боли в желудке (верхняя часть живота – эпигастрий), имитируя расстройство кишечника.
Боль проходит в состоянии покоя за несколько минут, а если положить под язык таблетку нитроглицерина (или брызнуть спрей, содержащий нитроглицерин) – практически моментально. Задать вопрос кардиологу.
Если такая боль длится дольше 20-30 минут и интенсивность ее нарастает, не исключается развитие инфаркта. Своевременная помощь значительно снижает риск умереть от сердечного приступа, поэтому вызвать бригаду скорой помощи нужно как можно быстрее. Регистрация ЭКГ при инфаркте практически всегда помогает поставить диагноз. Записаться на ЭКГ.
Своевременная помощь значительно снижает риск умереть от сердечного приступа, поэтому вызвать бригаду скорой помощи нужно как можно быстрее. Регистрация ЭКГ при инфаркте практически всегда помогает поставить диагноз. Записаться на ЭКГ.
«Инфаркт отменяется». Очень часто молодые женщины приходят на прием к врачу с жалобами на боли в сердце. Как же иначе, ведь через сердце мы пропускаем все наши беды, заботы и радости. В данном случае повода для тревоги, как правило, нет.
У молодых женщин «боли в сердце» часто носят функциональный характер, то есть их причиной не является стенокардия. Женские половые гормоны защищают сосуды от образования атеросклеротических бляшек. И если разобраться, «сердечные» боли беспокоят женщин не в той области, где любит поселиться «грудная жаба», а в левой половине грудной клетки, в подмышечной области или под левой грудной железой. Носят они, как правило, характер дискомфорта, колющей или ноющей боли, и могут продолжаться от получаса до нескольких часов и даже дней.
Возникают подобные ощущения по разным причинам. Стресс, недосыпание, переутомление, предменструальный период… и, как результат, тревожное или депрессивное расстройство. Скелетные мышцы напряжены, на плечах уплотнены в болезненные комки – «комки нервов»! Иногда достаточно бывает короткого, но полноценного отдыха, приятных эмоций.
В более серьезных случаях приходится обращаться за помощью к невропатологу , психотерапевту. Помните: чем дольше длится депрессия, тем сложнее врачу полностью избавить Вас от неприятных ощущений, нарушений сна и плохого настроения. Однако, помимо стрессов, к болям «в области сердца» могут привести и другие причины.
«Букет болезней». Остеохондроз, болезнь малоподвижных людей, ведет к защемлению нервных корешков и развитию боли. Если вовлечен грудной отдел позвоночника, то именно сердце попадает под подозрение пациента – колет и пронизывает, комом или камнем лежит на груди, прихватывает при вдохах и резких поворотах туловища, ноет часами.
Если такие ощущения возникают при сильном волнении, то может сложиться полное впечатление о сердечном приступе. Но истинной причиной боли в данном случае является напряжение мышц шеи и спины. В отличие от приступа стенокардии, который быстро снимается нитроглицерином, могут помочь обезболивающие препараты, массаж, разминание спины гидромассажными струйками,ударно-волновая терапия.При обследовании могут быть найдены изменения в позвонках на рентгеновском снимке позвоночника. А вот ЭКГ даже в момент интенсивнейшей невралгической боли будет нормальной.Задать вопрос невропатологу.
Боль в груди может появиться во время простуды, если она осложнилась бронхитом. Кашель может добавить неприятных ощущений, так как уже на второй день надсадного кашля, кроме бронхов, к болевым ощущениям добавят грудные мышцы. Если же простуда осложнилась воспалением легких и плевритом, то при глубоком вдохе и выдохе можно заметить изменения болевых ощущений. Боль усиливается при вдохе, когда легкие расправляются и «трутся» о воспаленную плевру, и уменьшается на выдохе.
Врач порекомендует выполнить рентгенографию легких, выслушает фонендоскопом хрипы в легких.
Не надо забывать и о желудке, поджелудочной железе и желчном пузыре. Частой причиной болей в груди является межреберная невралгия, опоясывающий герпес, а у женщин – мастопатия. Регулярные ощупывания грудных желез обязательно должны проводить женщины после 30-35 лет, и при наличии болезненности или уплотнений обращаться к врачу, который наверняка направит на УЗИ молочных желез и маммографию.
Пол имеет значение, так как именно у женщин «сердечная боль» при обследовании оказывается маской других болезней, а у мужчин старше 40 лет любой «гастрит, приступ остеохондроза или разболевшийся зуб» могут оказаться впервые развившимся сердечным приступом. Своевременное обращение к врачу необходимо, если сердце под угрозой.Записаться на прием к врачу.
С другой стороны, все боли в груди «сваливать» на бедное сердце также не стоит.
Попытаемся разобраться, проанализировать свои ощущения и попробуем отличить тот приступ, который может угрожать здоровью, от функциональных болей.
— Колющая или ноющая боль в левой половине грудной клетки, которая никуда не отдает?
— Боль начинается и проходит постепенно, длится долго, часами, и даже сутками, если у Вас стресс?
— Физическая нагрузка не вызывает и не усиливает дискомфорта в области сердца, а иногда даже снимает его?
— Боль не проходит после приема нитроглицерина, но стихает благодаря успокаивающим средствам?
Если Вы ответили «да» на большинство вопросов, скорее всего, за сердце можно не беспокоиться. В этом случае заполните анкеты Госпитальной шкалы тревоги и депрессии (HADS) и опросника CES-D. Возможно, стрессы в Вашей жизни привели к развитию депрессии и консультация психотерапевта снимет Вашу «сердечную тревогу».
Автор статьи врач-кардиолог, кандидат медицинских наук Веселкова Н.С.
Задать вопрос Наталье Сергеевне
О чем говорят боли в области сердца | Причины боли в области сердца
Далеко не все боли в левой части груди вызваны сердечными патологиями. Причинами подобной симптоматики могут быть заболевания органов дыхания, пищеварения, мышц, нервной и эндокринной системы. Как разобраться в характере боли в области сердца и начать правильное лечение?
Причинами подобной симптоматики могут быть заболевания органов дыхания, пищеварения, мышц, нервной и эндокринной системы. Как разобраться в характере боли в области сердца и начать правильное лечение?
В чем кроется причина боли?
Важно определить, какая именно проблема в вашем организме вызывает неприятные ощущения.
- Если боль появляется при физических нагрузках, изменяется при движении, смене положения, глубоком вдохе, то, скорее всего, это грудной радикулит, или иначе межреберная невралгия;
- Кратковременная или периодическая ноющая боль в области сердца – частая жалоба при неврозах;
- Давящие или колющие боли, сопровождаемые одышкой, связаны с нарушениями в работе кишечника;
- А если болезненные ощущения напрямую зависят от периодов голодания и принятия какой-либо пищи, то причина кроется в заболеваниях ЖКТ.
Как обнаружить источник боли?
При возникновении боли в области сердца важно правильно определить ее истинную причину, исключив по возможности кардиологические заболевания. Для этого необходимо тщательное обследование кардиолога, хирурга и невролога. Обязательными методами диагностики являются:
Для этого необходимо тщательное обследование кардиолога, хирурга и невролога. Обязательными методами диагностики являются:
- ЭКГ,
- холтеровское обследование,
- эхокардиография,
- рентгенография,
- компьютерная томография и МРТ позвоночника.
По результатам обследований специалисты смогут сказать, насколько болезненные ощущения в сердечной области связаны с самым главным органом человеческого тела. Если кардиолог и невролог не находят каких-либо серьезных нарушений в работе сердечной мышцы и состоянии позвоночника, то придется поискать причину болей у эндокринолога или гастроэнтеролога. Нередко давящие боли в груди бывают вызваны желудочными спазмами.
Что делать в момент приступа?
Острая давящая боль в левой части тела может возникнуть внезапно. Главное – не паниковать. Что делать во время приступа:
- занять наиболее удобное положение, сидя или полулежа,
- обеспечить приток воздуха и ослабить одежду,
- принять таблетку нитроглицерина,
- позвонить в скорую.

Только профессиональные медики способны помочь вам избавиться от боли с минимальными потерями для общего физического состояния организма.
Как отличить сердечное заболевание от других
Многие люди испытывают боли в груди необязательно по причине какой-либо сердечной болезни. Часто это происходит из-за другого недуга. Если болит сердце, это может быть вызвано заболеваниями опорно-двигательного аппарата, дыхательными, пищеварительными и иными болезнями. Однако, поставить точный диагноз может лишь врач, проведя обследование больного.
Но любой человек, у которого наблюдались подобные признаки, должен понимать, если болит сердце что делать и как распознать, что это действительно сердечный недуг. Это необходимо знать, чтобы при некоторых серьезных патологиях своевременно обратиться к специалисту. Признаки недуга могут отличаться, обязательно нужно научиться распознавать их. Самое основное — следует различать сердечные и несердечные боли. С этой целью нужно знать, какова длительность, интенсивность приступа. Помимо этого, желательно иметь сведения о других заболеваниях, симптомы которых аналогичны сердечным.
Помимо этого, желательно иметь сведения о других заболеваниях, симптомы которых аналогичны сердечным.
Первые симптомы сердечного приступа
Дискомфортные ощущения в груди могут появится по различным причинам. Чтобы понять, что болит сердце, желательно узнать несколько характерных симптомов. Далеко не всегда приступы сопровождаются неприятными ощущениями. Одновременно с этим люди с другими недугами сетуют на то, что им тяжело дышать, болит в левой части груди. Но все это не является следствием кардиологических болезней.
Самые ранние признаки, которые говорят о том, что работа мотора человеческого организма нарушена, чаще всего появляются на несколько месяцев, а то и лет до первого приступа. Поэтому каждый должен знать, как и где болит сердце. Ранние признаки болезни, которые должны насторожить, таковы:
- Болезненные ощущения за ребрами.
 Они отдают в спину, руку, шею, зубы. Чаще всего затронута левая сторона. Одновременно с тем бывает одышка, тошнота, повышенная потливость.
Они отдают в спину, руку, шею, зубы. Чаще всего затронута левая сторона. Одновременно с тем бывает одышка, тошнота, повышенная потливость. - Дискомфорт после физической активности, стрессов, который исчезает после отдыха либо таблетки нитроглицерина.
- Одышка появляется даже при умеренной нагрузке, несложной работе, во время еды и даже в лежачем положении. Перед началом приступа пациент может сидя спать или страдать от бессонницы.
- Сильная усталость от привычных дел может начаться задолго до первого приступа.
- У представителей сильного пола иногда развивается эректильная дисфункция за нескольких лет до постановки диагноза ИБС.
- Отечность. Этот симптом считается самым основным свидетельством нарушений сердечной работы. Сначала отеки практически незаметны, со временем становятся больше. Это заметно, когда человек снимает обувь или кольца с пальцев. Если наблюдаются отеки, следует обратиться к специалисту и пройти обследование.
- Остановка дыхания во время ночного сна, а также храп.
 Эти признаки свидетельствуют о предрасположенности к приступу сердечной болезни.
Эти признаки свидетельствуют о предрасположенности к приступу сердечной болезни.
Признаки коронарных заболеваний
1. Инфаркт миокарда
Сердечные приступы протекать могут по-разному и то, как болит сердце, симптомы у женщин и мужчин в разных ситуациях моет быть различным. В случае инфаркта миокарда все происходит приблизительно так:
- Появляется чувство тяжести, болит в центральной части груди, руке.
- Дискомфорт распространяется на левую руку, шею, горло, нижнюю челюсть.
- Кружится голова, появляется потливость, кожа бледнее, тошнит.
- В животе возникает чувство тяжести, в груди жжет.
- Тревожное состояние, слабость.
- Учащенный пульс.
Течение инфаркта может быть иным. Признаки иногда совсем отсутствуют. Иногда больной говорит, что испытывает дискомфорт в груди, иногда подобные симптомы отсутствуют и процесс может протекать безболезненно. Признаки обширного инфаркта: одышка, синева губ, и т. д. очень похожи на симптомы острой сердечной недостаточности.
д. очень похожи на симптомы острой сердечной недостаточности.
Продолжительность подобного приступа приблизительно тридцать минут. Нитроглицерин не помогает совсем.
2. Ишемия
Основное проявление ИБС — приступы стенокардии. При этом происходят боли в сердце, симптомы у женщин и мужчин одинаковы. Среди них:
- учащенное сердцебиение;
- одышка;
- нарушения работы сердца;
- непостоянный пульс;
- кружится голова, тошнит;
- слабость, потливость.
При ишемической болезни пациенты говорят о том, у них жжет, давит в груди. Возникает чувство переполнения. Часто неприятные ощущения передаются в руку, шею, горло. Чаще всего наблюдаются при физической активности, стрессе и прекращаются, когда человек остается в покое.
При стенокардии покоя боли в сердце, причины которых различны, появляются в любое время, даже ночью. Подобная форма считается неблагоприятной.
Воспалительные сердечные заболевания
1. Перикардит
Перикардит — воспаление наружной сердечной оболочки, основным симптомом которого является тупая боль в области сердца. Болит обычно в центре груди, в некоторых случаях отдает в руку, спину, шею. При глотании, кашле и т.д. дискомфорт усиливается. В положении лежа становится хуже, сидя — лучше. Хотя характер болезненности обычно тупой и ноющий, в некоторых случаях она бывает острой. Перикардит также характерен учащенным сердцебиением.
Болит обычно в центре груди, в некоторых случаях отдает в руку, спину, шею. При глотании, кашле и т.д. дискомфорт усиливается. В положении лежа становится хуже, сидя — лучше. Хотя характер болезненности обычно тупой и ноющий, в некоторых случаях она бывает острой. Перикардит также характерен учащенным сердцебиением.
2. Миокардит
Воспаление миокарда — одна из причин, почему болит сердце, на это жалуется примерно 90 процентов людей. Ее форма может быть различной, она появляется вне зависимости от физических нагрузок, но через некоторое время после этого может стать сильнее. Нитроглицерин не помогает.
Заболевания клапанов сердца
Если в наличии болезнь клапанов, о ее серьезности невозможно судить по симптомам. Пациент может ни на что не жаловаться и при этом находиться в тяжелом состоянии. Основные симптомы:
- Одышка, которая наблюдается не только при высокой нагрузке, но даже во время самых привычных дел и в лежачем положении;
- Дискомфортные ощущения в груди при нагрузке, дыхание на холодном воздухе;
- Слабость, головокружение;
- Нарушение сердечного ритма.
 Это, в частности, неравномерный пульс, частое сердцебиение, нарушения в работе сердца.
Это, в частности, неравномерный пульс, частое сердцебиение, нарушения в работе сердца.
Подобная патология нередко приводит к сердечной недостаточности. Тогда появляются следующие симптомы: отекают ноги, вздувается жиаот, увеличивается масса тела.
Кардиомиопатия
Почти все люди, у которых есть такая патология, жалуются на болезненные ощущения. С развитием заболевания то, как болит сердце, симптомы меняются. В первое время боль длительная, не зависит от физической активности, нитроглицерин не помогает. Чувствуется в различных местах. Далее она носит спонтанный либо приступообразный характер после нагрузки и чаще всего проходит после приема таблетки нитроглицерина. Ее характер бывает различным, локализация у нее точная, но иногда она распространяется по большой площади. Нитроглицерин помогает не всегда.
Аритмия
Отмечается несколько видов аритмий. Для них характерны изменения сердечного ритма. Есть несколько разновидностей недугов, при которых отмечаются сердечные боли, отдающие в левую руку.
Сердечные пороки
Эти заболевания могут быть приобретенными или унаследованными. Долгое время они могут никак о себе не говорить. Иногда болит сердце, что делать, должен подсказать врач. Такая боль обычно носит ноющий, режущий или колющий характер. Сопровождается повышенным давлением.
Пролапс митрального клапана
Ноющие или давящие болевые ощущения, появляющиеся слева, не вызываются физической активностью. Они не прекращаются после приема нитроглицерина. Помимо того, утром и вечером могут отмечаться головокружения, учащенное сердцебиение, болеть голова. Возможна одышка, предобморочное состояние.
Стеноз аорты
При подобном заболевании наблюдается давящее ощущение в груди. Отмечается сильное сердцебиение, слабость, утомляемость, одышка при физической активности. Со временем добавляется одышка во время ночного сна, головокружения. Если внезапно изменить положение тела, может случиться обморок. Возможны приступы астмы и стенокардии.
Тромбоэмболия артерии легкого
Это весьма серьезное состояние, при которой нужна неотложная помощь. Первый признак заболевания — колющая боль в области сердца, которая становится сильнее при вдохе и не отдается в другие места. У пациента синеет кожа, снижается АД, появляется одышка, учащенное сердцебиение. Нитроглицерин не действует.
Первый признак заболевания — колющая боль в области сердца, которая становится сильнее при вдохе и не отдается в другие места. У пациента синеет кожа, снижается АД, появляется одышка, учащенное сердцебиение. Нитроглицерин не действует.
Патологии аорты
Внезапные, очень сильные болевые распирающие ощущения в груди становятся следствием расслоения аорты. Они иногда столь мучительны, что человек может потерять сознание. Больной нуждается в неотложной медицинской помощи.
Если имеется аневризма аорты, наблюдается ноющая или пульсирующая боль в сердце, что делать должен решить специалист. Если происходит разрыв аневризмы, боль становится невыносимой. Если не принять мер, может случиться летальный исход.
Несердечные заболевания
1). Межреберная невралгия. Многие люди, ощущающие подобную боль в области сердца, принимают ее за сердечную. Однако, в действительности они отличаются. При невралгии болевые ощущения носят острый, колющий характер. Они усиливаются при кашле, глубоком дыхании, резких поворотах тела и т. д. Это может довольно скоро пройти, иногда боль длится несколько часов. Пациент может точно определить место неприятных ощущений, оно расположено между правыми ребрами. В случае стенокардии человек испытывает жгучее, ломящее чувство, которое не проходит при изменении положения туловища. Точного места определить невозможно.
д. Это может довольно скоро пройти, иногда боль длится несколько часов. Пациент может точно определить место неприятных ощущений, оно расположено между правыми ребрами. В случае стенокардии человек испытывает жгучее, ломящее чувство, которое не проходит при изменении положения туловища. Точного места определить невозможно.
2). Остеохондроз. Это заболевание достаточно прост принять за стенокардию. Человек уверен, что у него болит сердце, симптомы следующие: происходит онемение левой руки, при движении становится больнее. Особенно все это похоже на стенокардию, когда приступ случается во время ночного сна. Основное отличие — нитроглицерин не действует.
3). Болезни ЦНС. В подобной ситуации пациенты нередко обращаются с жалобами. Однако, симптомы бывают различными. Это может быть регулярная, кратковременная, острая или ноющая боль в области сердца. Неврозы, как правило, характеризуются разнообразными вегетативными нарушениями. Человек может испытывать тревожное чувство, у него появляется бессонница или, напротив, повышенная сонливость. Руки мерзнут или холодеют, начинает болеть голова, многое другое. Часто пациенты, страдающие неврозами, обращаются с жалобами, рассказывая о многочисленных симптомах, которых в действительности не испытывают. А «сердечники» весьма сдержанно делятся своими ощущениями. Иногда сложно понять, что у больного — ИБС или кардионевроз, так как кардиограмма изменений не показывает.
Руки мерзнут или холодеют, начинает болеть голова, многое другое. Часто пациенты, страдающие неврозами, обращаются с жалобами, рассказывая о многочисленных симптомах, которых в действительности не испытывают. А «сердечники» весьма сдержанно делятся своими ощущениями. Иногда сложно понять, что у больного — ИБС или кардионевроз, так как кардиограмма изменений не показывает.
4). Нарушения функционирования желудочно-кишечного тракта. Однако, в данном случае боли в сердце симптомы имеют несколько иные. Они продолжаются дольше, при этом человека тошнит, рвет, у него появляется изжога. Интенсивность обусловлена приемом еды. Нередко симптомы острого панкреатита схожи с инфарктом миокарда. Иногда обострения заболеваний желчного пузыря отдают в левую половину груди и создается впечатление, что боли в сердце. Чтобы понять, в чем проблема, следует принять спазмолитики. Если наступило облегчение, значит у больного есть заболевания ЖКТ.
5). Легочные болезни. Болевые ощущения, похожие на сердечные, иногда появляются при воспалении легких. Такое может быть и при плеврите. Но в этом случае боль острая, усиливающаяся при вдохах и кашле.
Такое может быть и при плеврите. Но в этом случае боль острая, усиливающаяся при вдохах и кашле.
Что предпринять?
Каждый человек, почувствовавший в груди болезненные ощущения, думает, что ему далее делать. Если есть предположения, что болит сердце, нужно предпринимать неотложные меры. Ведь причина может быть серьезной, в частности инфаркт миокарда или приступ стенокардии. Поэтому делать нужно следующее:
- Следует успокоиться и сесть. Стрессовое состояние лишь ухудшит положение.
- Нужно постараться принять другое положение. Если после этого наступает облегчение, есть вероятность того, что причина в другом. Если же болезненные ощущения увеличиваются, появляется давящая боль в области сердца, есть риск того, что это стенокардия.
- Рекомендуется открыть доступ свежему воздуху и отворить окно.
- Чтобы дыхание не было стеснено, нужно сделать одежду свободнее, расстегнуть воротник
- При подозрении на стенокардию нужно взять таблетку нитроглицерина и положить ее под язык.
 Если в течение четверти часа облегчение не пришло, нужно взять еще одну таблетку. Следует позвонить и вызвать неотложную помощь. При инфаркте лекарство не действует.
Если в течение четверти часа облегчение не пришло, нужно взять еще одну таблетку. Следует позвонить и вызвать неотложную помощь. При инфаркте лекарство не действует.
В заключение
Если даже боль в области сердца, причины которой должен установить специалист, прошла, нужно в ближайшее время сходить в больницу и обследоваться. Самолечение недопустимо.
В Нижнем Новгороде вы можете пройти профилактическое обследование в «Дорожной клинической больнице», где работают профессионалы своего дела.
Боль в области сердца — виды проблем, имеющих такой симптом
Если появилась боль в области сердца, это может вовсе не обозначать наличие острой сердечной недостаточности или инфаркта миокарда. Часто эти симптомы характерны для ряда заболеваний, связанных с позвоночником либо грудной клеткой. Поэтому следует отличать симптомы чисто сердечной боли от остальных, чтобы не медлить с неотложной помощью.
Причины появления сердечных болей
Острая ноющая боль в области сердца возникает в человека независимо от возраста, условий и обстоятельств. При этом не каждая из них может свидетельствовать о проблемах с сердцем. В зависимости от механизма образования все грудные боли можно подразделить на сердечные и несердечной этиологии.
При этом не каждая из них может свидетельствовать о проблемах с сердцем. В зависимости от механизма образования все грудные боли можно подразделить на сердечные и несердечной этиологии.
Колющая боль в области сердца может возникать в силу разных причин, при болезнях иных органов с иррадиацией болевого синдрома в грудную клетку.
- Заболеваниях нервно-мышечной системы:
- Грудного остеохондроза;
- Боли в шейном отделе позвоночника;
- Миалгиях;
- Межреберной невралгии.
- Патологиях крупных сосудов:
- Аневризме аорты;
- Эмболии легочной артерии.
- При патологии системы пищеварения:
- При болезнях желудка и изжоге;
- Поджелудочной железы;
- Пищевода;
- Желчного пузыря.
- Болезнях дыхательной системы:
- Бронхиальной астме;
- Пневматораксе;
- Пневмонии;
- Плевритах;
- Туберкулезе.

- Болезни нервной системы:
- Вегетососудистые дистонии;
- Приступы панических атак.
- Заболевания вирусной этиологии:
- Опоясывающий лишай.
Если при боли в области сердца давит и отдает в левую руку и мизинец, так может проявляться стенокардия. Острый болевой синдром развивается при инфаркте миокарда, тупая боль характеризует хроническую ишемическую болезнь сердца.
Какие симптомы болей при разных болезнях?
Нередко боль в области сердца при вдохе относят к чисто сердечным заболеваниям, даже не подозревая, что настоящая причина кроется совершенно в другом. Как проявляется болевой синдром, зависит от причин и уровня прогрессирования болезни. Так, например, при изжоге также возникают жгучие ощущения в области грудины. Они возникают при поступлении желудочного сока в пищевод. Изжога характеризуется также появлением отрыжки и неприятного кислого привкуса. Эти симптомы появляются после приема пищи, при наклонах тела, в лежачем положении. В этом случае для облегчения назначаются антацидные препараты.
Эти симптомы появляются после приема пищи, при наклонах тела, в лежачем положении. В этом случае для облегчения назначаются антацидные препараты.
Не всегда при возникновении изжоги и иррадиации боли в области сердца причина кроется в пищеводе.
- Это могут быть симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ), для которой также характерна изжога;
- Спазма пищевода с нарушением работы мышц, что приводит к проблемам с глотанием и продвижением пищи в желудке;
- При ахалазии, эта патология проявляется в нарушении работы клапана между желудком и пищеводом, с задержкой пищи и появлении болевых ощущений в груди.
В зависимости от того, какой характер боли в области сердца, могут диагностировать воспалительные заболевания:
- Желчного пузыря с развитием холецистита;
- Поджелудочной железы и острого проявления панкреатита;
- Желчнокаменной болезни (ЖКБ).
Болезненные симптомы при этих болезнях могут отдаваться в грудную полость и напоминать сердечные боли.
Легочные болезни также могут сопровождаться возникновением острых и тупых болей в грудной клетке. Эти признаки могут возникать при пневмонии, плеврите, с характерным воспалением соответственно легких и тканей, которые выстилают грудную полость. Для этих болезней свойственно усиление боли при вдохе, появление кашля, повышение температуры до критических значений. Также болезни могут сопровождать друг друга и после пневмонии возникают осложнения, которые проявляются в виде плеврита.
Как помочь при острой боли в сердце?
Не случайно при появлении боли в области сердца, не знают, что делать до приезда врача. Звоните по номеру горячей линии +7 (863) 226-18-17, который лучше ввести заблаговременно в память телефона. Опытные врачи частного медицинского центра «Гармония» помогают в экстренной ситуации и доставляют пациента в стационар. Неотложная медицинская помощь предоставляется в клинике, стационаре и на дому.
До приезда врача следует прекратить двигаться и принять лежачее положение, обязательно вызвать специализированную скорую помощь. Если болит сердце, самолечение может закончиться печально и привести к летальному исходу.
В случае повышенного или пониженного артериального давления принять таблетку по показаниям. Больному назначают успокоительные капли, корвалол, пустырник, валериану, а также нитроглицерин. Если боль прошла, необходимость в нитроглицерине отпадает, также он противопоказан при пониженном артериальном давлении. Под язык можно положить валидол. Лечение сердечных патологий назначается врачом согласно показаниям.
Какие болезни вызывают болевой синдром в области сердца?
Острый болевой синдром может появляться также при таких легочных заболеваниях, как бронхиальная астма и пневмоторакс. Приступы астмы вызывают болевые ощущения в области всей грудной полости. Не менее тяжелой формой и болезненным состоянием отличается пневмоторакс, при котором воздух проникает извне в грудную полость и легкие могут спадаться с появлением болевого синдрома.
Не менее тяжелой формой и болезненным состоянием отличается пневмоторакс, при котором воздух проникает извне в грудную полость и легкие могут спадаться с появлением болевого синдрома.
Среди основных причин появления болевых приступов в области грудины входит также патология окололегочных сосудов. Они усиливаются при вдохе с образованием кашля при эмболии легочной артерии, легочной гипертензии с повышением давления в сосудистой системе, снабжающей кровью легкие.
К болезненным сосудистым заболеваниям относится расслаивающая аневризма аорты с характерным поражением крупных сосудов. Это неотложное состояние может представлять угрозу для жизни человека. При этом боль вначале ощущается в области сердца и постепенно перемещается вниз живота. У больного резко понижается давление, возникает тахикардия и он теряет сознание.
Классическим примером появления болевого синдрома в области грудной клетки может являться остеохондроз, который возникает в грудном и шейном отделе позвоночника. Боль напоминает приступы стенокардии с иррадиацией в левую лопатку и руку. Различие заключается в усилении при передвижении, поднятии рук, поворотах головы, наклонах тела.
Боль напоминает приступы стенокардии с иррадиацией в левую лопатку и руку. Различие заключается в усилении при передвижении, поднятии рук, поворотах головы, наклонах тела.
Резкая колющая боль характерна для межреберной невралгии, синдроме Титце. Она возникает в местах сочленений и промежутков между ребрами и становится более интенсивной при вдохе. Больной не может глубоко вдохнуть воздух, наблюдается поверхностное дыхание. При патологии назначаются сильные противовоспалительные и обезболивающие препараты.
Крайне болезненным состоянием в области сердца отличается воспаление мышечных волокон грудной клетки и спины. Оно напоминает аналогичные острые боли при межреберной невралгии и остеохондрозе.
Не менее болезненным ощущением характеризуется опоясывающий лишай, который возникает в результате заражения организма вирусом герпеса. При этом поражаются нервные окончания, появляются характерные высыпания на коже, которая становится чувствительной, и вся эта клиническая картина сопровождается острыми болями в грудной клетке.
Болевые приступы могут возникать при панических атаках, нервных расстройствах разной этиологии. Категория этих больных чаще молодого возраста, с нестабильной нервной системой, с подавленным состоянием после стресса. При этом боль может появляться спонтанно или носить систематический характер.
Как понять, что болит сердце?
Давящая резкая боль в сердце возникает при стенокардии или «грудной жабе», которая является основным предвестником развития ишемической болезни сердца (ИБС). Она иррадиирует в плечо, в левую руку и мизинец, может отдавать в челюсть. Интенсивность возрастает при нервном напряжении и физических нагрузках. Возникает в результате коронарного спазма сосудов и недостаточном снабжении сердечной мышцы кислородом, вследствие атеросклероза. Боль может исчезать сама по себе после отдыха и покоя.
Среди самых опасных сердечных болезней, связанных с сердечно-сосудистой системой организма, выделяют инфаркт миокарда.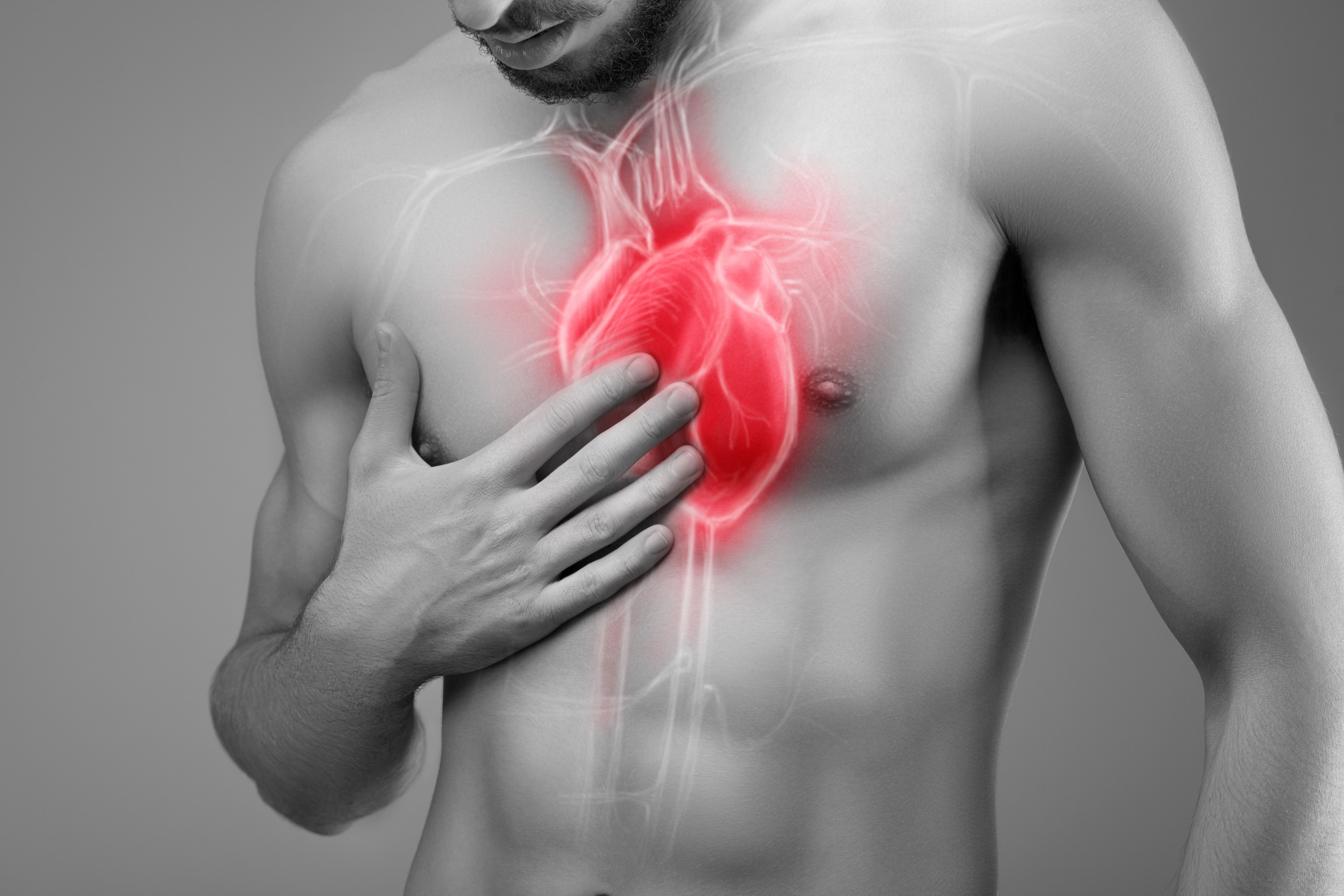 Он возникает в результате закупорки (тромбоза) коронарной артерии атеросклеротической бляшкой и прекращения кровоснабжения участка сердечной мышцы. При этом происходит некроз, и часть мышцы отмирает.
Он возникает в результате закупорки (тромбоза) коронарной артерии атеросклеротической бляшкой и прекращения кровоснабжения участка сердечной мышцы. При этом происходит некроз, и часть мышцы отмирает.
Боль при инфаркте миокарда вызывает сильную слабость, нехватку воздуха, отдает в левую руку, опоясывает плечо и распространяется под левую лопатку, иногда в шею, челюсть, может образоваться далеко от области сердца. Иногда повышается температура. Человека бросает в холодный пот, начинается одышка, в некоторых случаях тошнота.
Боли за грудиной возникают в случае сердечных патологий воспалительной этиологии, к ним относятся эндокардиты, миокардиты, перикардиты. Они проявляются после перенесенных заболеваний, вызванных вирусными и бактериальными инфекциями.
Как проводится дифференциальная диагностика?
При появлении болей в грудной клетке следует немедленно вызвать врача скорой помощи. До приезда специалиста по возможности снять эмоциональные и физические нагрузки, успокоиться, прилечь и понять характер боли, чтобы правильно уведомить медиков.
До приезда специалиста по возможности снять эмоциональные и физические нагрузки, успокоиться, прилечь и понять характер боли, чтобы правильно уведомить медиков.
Обследование врача включает консультации в узких специалистов с проведением инструментальных исследований, необходимо сделать электрокардиограмму. Она показывает, как работает сердце, обнаружить признаки инфаркта в зависимости от стадии и локализации.
Врачебная помощь и консультации могут назначаться у разных специалистов, невролога, кардиохирурга, инфекциониста, пульмонолога, хирурга, гастроэнтеролога, психиатра. В случае нервных переживаний может понадобиться помощь психолога.
Инструментальные исследования
Кроме электрокардиограммы (ЭКГ) при сердечной патологии для определения природы происхождения болей могут проводиться разные инструментально-диагностические исследования.
- УЗИ брюшной полости;
- ФЭГДС исследование органов пищеварения;
- УЗИ сердца, легочных сосудов и аорты;
- ФВД, исследование функций внешнего дыхания;
- Рентгенографию грудной клетки;
- КТ, компьютерную томографию;
- МРТ, магнитно-резонансную томографию;
- ЭхоКГ, эхокардиографию и другие.

Какие признаки подтверждают боли в сердце?
Критические состояния вызывают сердечные патологии, которые можно определить при помощи несложных манипуляций. Необходимо понять, усиливается ли боль при вдохе, при подъеме рук, наклоне туловища, можно дли сделать глубокий вдох. Возрастание болевых ощущений может означать наличие межреберной невралгии, остеохондроза.
Боль может усиливаться при физических нагрузках и понижаться в состоянии покоя при возникновении стенокардии напряжения, при недостаточном кровоснабжении сердечной мышцы в активном состоянии.
Сердечные патологии чаще сопровождаются резкой давящей болью, затруднением дыхания, стрессом, дискомфортом в грудной клетке, холодным потом, иррадиацией в левое плечо, руку и под левую лопатку.
Экстренный вызов скорой помощи частного медицинского центра «Гармония» позволяет помочь в неотложных ситуациях, сделать ЭКГ, экспресс-анализ крови на белок тропонин для определения инфаркта миокарда, и доставить пациента в стационар.
Миокардит: причины, симптомы и лечение
Миокардит – это воспаление сердечной мышцы (миокарда). Трудно определить точное количество людей, страдающих заболеванием, потому что оно часто протекает бессимптомно.
Многие люди, заболевшие миокардитом, в остальном здоровы. К этому может привести многое. Лучший способ предотвратить это – быстро вылечить инфекции и принять меры для их предотвращения.
Причины
Вирусная инфекция является наиболее частой причиной миокардита.
Когда он у вас есть, ваше тело вырабатывает клетки для борьбы с вирусом.Эти клетки выделяют химические вещества. Если клетки, борющиеся с болезнями, попадают в ваше сердце, некоторые выделяемые ими химические вещества могут воспламенить сердечную мышцу.
Некоторые факторы, которые могут вызвать миокардит, включают:
Грибковые и паразитарные инфекции также могут вызывать его.
Другие причины включают определенные химические вещества или аллергические реакции на лекарства или токсины, например:
Аутоиммунное заболевание, вызывающее воспаление во всем теле, например волчанка или ревматоидный артрит, также может привести к миокардиту.
Признаки и симптомы
Миокардит часто протекает бессимптомно. Фактически, большинство людей выздоравливают и даже не догадываются, что у них это было.
Если у вас есть симптомы, они могут включать:
- Одышку
- Аномальное сердцебиение, которое в редких случаях вызывает обморок
- Головокружение
- Острая или колющая боль или давление в груди, которые могут распространиться на вас. шея и плечи
- Усталость
- Признаки инфекции, например
- Болезненные суставы
- Опухшие суставы, ноги или вены шеи
- Небольшое количество мочи
Если у вас есть подобные симптомы, ваш врач проверит вас на предмет аномального или учащенного сердцебиения, жидкости в легких или отека ног .
Ваш врач может назначить такие анализы, как:
- Анализы крови для проверки на наличие инфекции, антител или количества клеток крови
- Рентген грудной клетки, чтобы они могли увидеть ваше сердце, легкие и другие структуры грудной клетки
- Электрокардиограмма (ЭКГ) для записи электрической активности вашего сердца
- УЗИ сердца (эхокардиограмма) для получения изображения вашего сердца и его структур
В некоторых случаях врачи заказывают МРТ сердца или биопсию сердечной мышцы, чтобы подтвердить это.
Когда звонить врачу
Немедленно звоните своему врачу, если у вас есть симптомы миокардита. Если у вас есть или была инфекция, более вероятно, что у вас есть заболевание. Немедленно обратитесь за медицинской помощью, если у вас серьезные симптомы. Если боль в груди, затрудненное дыхание или отек усилились после того, как вам сообщили, что у вас миокардит, позвоните в службу 911 или обратитесь в больницу.
Лечение
Если у вас миокардит, ваш врач, если возможно, вылечит его причину. Они также постараются снять с вашего сердца дополнительную нагрузку, если это необходимо, и предпримут шаги для предотвращения или контроля осложнений.
Обычно вам прописывают лекарства, которые улучшают работу сердца. Примеры включают:
Ваш врач, вероятно, также порекомендует отдых или снижение активности. Они, вероятно, также посадят вас на диету с низким содержанием соли, чтобы предотвратить накопление жидкости.
Вы можете быть госпитализированы, если у вас возникнут осложнения, такие как тромб или ослабленное сердце. Если нарушения сердечного ритма являются серьезными, вам могут потребоваться другие лекарства, кардиостимулятор или имплантируемый кардиовертер-дефибриллятор (ИКД).
Продолжение
Ваш прогноз зависит от:
- Причины миокардита
- Общее состояние вашего здоровья
- Если у вас возникли осложнения
Вы можете полностью выздороветь.Или у вас может быть хроническое заболевание. В любом случае последующее наблюдение может помочь отследить любые текущие проблемы. Также важно знать, что миокардит может рецидивировать, хотя и нечасто.
Возможные осложнения
Если миокардит не лечить, он может привести к симптомам сердечной недостаточности, когда ваше сердце не может перекачивать кровь должным образом. В редких случаях это приводит к другим проблемам, например:
Кардиомиопатия : Слабость сердечной мышцы или изменение ее структуры.
Перикардит : Воспаление мешка, покрывающего сердце (перикард).
Миокардит и кардиомиопатия являются основными причинами пересадки сердца в США. В очень редких случаях миокардит может привести к внезапной смерти.
Боль в груди – симптомы и причины
Обзор
Боль в груди проявляется во многих формах, от острого укола до тупой боли. Иногда боль в груди ощущается как давящая или жгучая.В некоторых случаях боль распространяется вверх по шее, в челюсть, а затем распространяется в спину или вниз по одной или обеим рукам.
Боль в груди может быть вызвана множеством различных проблем. Наиболее опасные для жизни причины связаны с сердцем или легкими. Поскольку боль в груди может указывать на серьезную проблему, важно немедленно обратиться за медицинской помощью.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Боль в груди может вызывать множество различных ощущений в зависимости от того, что вызывает симптом.Часто причина не имеет ничего общего с вашим сердцем, хотя нелегко сказать, не посмотрев на врача.
Боль в груди, связанная с сердцем
Хотя боль в груди часто ассоциируется с сердечными заболеваниями, многие люди с сердечными заболеваниями говорят, что они испытывают неопределенный дискомфорт, который не обязательно определяется как боль. Как правило, дискомфорт в груди, связанный с сердечным приступом или другой проблемой с сердцем, может быть описан или связан с одним или несколькими из следующих факторов:
- Давление, ощущение полноты, жжения или стеснения в груди
- Раздавливающая или жгучая боль, отдающая в спину, шею, челюсть, плечи и одну или обе руки
- Боль, которая длится более нескольких минут, усиливается при физической активности, проходит и возвращается или изменяется по интенсивности
- Одышка
- Холодный пот
- Головокружение или слабость
- Тошнота или рвота
Другие виды боли в груди
Иногда бывает трудно отличить сердечную боль в груди от других видов боли в груди.Однако боль в груди, которая менее вероятна из-за проблемы с сердцем, чаще связана с:
- Кислый вкус или ощущение, что еда снова попадает в рот
- Проблемы с глотанием
- Боль, усиливающаяся или улучшающаяся при изменении положения тела
- Боль, усиливающаяся при глубоком вдохе или кашле
- Нежность при надавливании на грудь
- Боль, которая присутствует постоянно много часов
Классические симптомы изжоги – болезненное ощущение жжения за грудиной – могут быть вызваны проблемами с сердцем или желудком.
Когда обращаться к врачу
Если у вас возникла новая или необъяснимая боль в груди или вы подозреваете, что у вас сердечный приступ, немедленно обратитесь за неотложной медицинской помощью.
Причины
Боль в груди может иметь множество причин, каждая из которых требует медицинской помощи.
Сердечные причины
Примеры сердечных причин боли в груди:
- Сердечный приступ. Сердечный приступ возникает в результате блокирования кровотока, часто из-за сгустка крови, к сердечной мышце.
- Стенокардия. Стенокардия – это боль в груди, вызванная плохим притоком крови к сердцу. Это часто вызвано накоплением толстых бляшек на внутренних стенках артерий, по которым кровь идет к сердцу. Эти бляшки сужают артерии и ограничивают кровоснабжение сердца, особенно при физической нагрузке.
- Расслоение аорты. Это опасное для жизни состояние затрагивает главную артерию, ведущую от сердца (аорту).Если внутренние слои этого кровеносного сосуда разделяются, кровь проталкивается между слоями и может вызвать разрыв аорты.
- Перикардит. Это воспаление мешка, окружающего ваше сердце. Обычно это вызывает острую боль, которая усиливается, когда вы вдыхаете или ложитесь.
Причины пищеварения
Боль в груди может быть вызвана расстройствами пищеварительной системы, в том числе:
- Изжога. Это болезненное ощущение жжения за грудиной возникает, когда желудочная кислота вымывается из желудка в трубку, соединяющую горло с желудком (пищевод).
- Нарушения глотания. Заболевания пищевода могут затруднять и даже вызывать боль при глотании.
- Проблемы с желчным пузырем или поджелудочной железой. Камни в желчном пузыре или воспаление желчного пузыря или поджелудочной железы могут вызывать боль в животе с иррадиацией в грудь.
Мышцы и кости
Некоторые типы боли в груди связаны с травмами и другими проблемами, затрагивающими структуры, составляющие грудную стенку, в том числе:
- Костохондрит. В этом состоянии хрящ грудной клетки, особенно хрящ, соединяющий ребра с грудиной, воспаляется и становится болезненным.
- Боль в мышцах. Хронические болевые синдромы, такие как фибромиалгия, могут вызывать стойкую мышечную боль в груди.
- Травма ребер. Ушиб или сломанное ребро может вызвать боль в груди.
Причины, связанные с легкими
Многие заболевания легких могут вызывать боль в груди, в том числе:
- Тромбоэмболия легочной артерии. Это происходит, когда сгусток крови застревает в легочной (легочной) артерии, блокируя приток крови к легочной ткани.
- Плеврит. Если мембрана, покрывающая легкие, воспаляется, это может вызвать боль в груди, которая усиливается при вдохе или кашле.
- Коллапс легкого. Боль в груди, связанная с коллапсом легкого, обычно начинается внезапно и может длиться часами и обычно связана с одышкой. Коллапс легкого возникает, когда воздух проникает в пространство между легким и ребрами.
- Легочная гипертензия. Это состояние возникает, когда у вас высокое кровяное давление в артериях, по которым кровь течет в легкие, что может вызвать боль в груди.
Прочие причины
Боль в груди также может быть вызвана:
- Паническая атака. Если у вас бывают периоды сильного страха, сопровождающиеся болью в груди, учащенным сердцебиением, учащенным дыханием, обильным потоотделением, одышкой, тошнотой, головокружением и страхом смерти, возможно, у вас паническая атака.
- Битумная черепица. Опоясывающий лишай, вызванный реактивацией вируса ветряной оспы, может вызывать боль и образование волдырей от спины до грудной клетки.
8 декабря 2017 г.
26 причин, симптомов и времени обращения к врачу
Хотя боль в груди иногда может быть симптомом сердечной недостаточности, существует множество других возможных причин. Хотя некоторые из этих состояний являются серьезными, большинство из них не вредны.
Боль в груди является второй по значимости причиной обращений в отделения неотложной помощи в США, ежегодно вызывая более 8 миллионов обращений в отделение неотложной помощи. Во всем мире от боли в груди страдают от 20 до 40 процентов населения в целом.
Из этой статьи вы узнаете о многих потенциальных причинах боли в груди и других симптомах, которые они вызывают.
1. Растяжение мышц
Воспаление мышц и сухожилий вокруг ребер может привести к постоянной боли в груди. Если боль усиливается при физической активности, это может быть признаком растяжения мышц.
2. Травмы ребер
Травмы ребер, такие как синяки, переломы и переломы, могут вызвать боль в груди. Человек мог услышать треск или почувствовать сильную боль в момент травмы, если у него сломано ребро.
3. Пептические язвы
Пептические язвы, которые представляют собой язвы на слизистой оболочке желудка, обычно не вызывают сильной боли. Однако они могут вызывать повторяющийся дискомфорт в груди.
Прием антацидов, которые можно купить в Интернете и в аптеке, обычно может облегчить боль, вызванную язвенной болезнью.
4. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
ГЭРБ – это когда содержимое желудка возвращается в глотку. Это может вызвать чувство жжения в груди и кислый привкус во рту.
5. Астма
Астма – распространенное нарушение дыхания, характеризующееся воспалением дыхательных путей, которое может вызывать боль в груди. Другие симптомы включают одышку, кашель и хрипы.
6. Коллапс легкого
Когда воздух скапливается в пространстве между легкими и ребрами, легкое может коллапсировать, вызывая внезапную боль в груди при дыхании.Если у кого-то коллапс легкого, он также испытает одышку, усталость и учащенное сердцебиение.
7. Костохондрит
Костохондрит – это воспаление хряща грудной клетки. Это состояние может вызвать боль в груди. Боль при костохондрите может усиливаться, когда человек сидит или лежит в определенных положениях, а также когда человек выполняет какую-либо физическую активность.
8. Расстройства сокращения пищевода
Расстройства сокращения пищевода – это спазмы или сокращения пищевода.Эти расстройства также могут вызывать боль в груди.
9. Повышенная чувствительность пищевода
Изменения давления в пищевом тракте или присутствие кислоты иногда могут вызывать сильную боль. В настоящее время эксперты не уверены, что вызывает такую чувствительность.
10. Разрыв пищевода
Разрыв пищевода может вызвать внезапную сильную боль в груди. Разрыв пищевода может произойти после сильной рвоты или операции на пищеводе.
11. Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы – это когда часть желудка толкается вверх в грудную клетку. Этот тип грыжи очень распространен и может не вызывать никаких симптомов. Однако, если после еды верхняя часть желудка толкается в нижнюю часть груди, это может вызвать симптомы ГЭРБ, такие как изжога и боль в груди.
12. Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия – это когда сердце становится слишком толстым из-за генетических факторов.Утолщение сердца препятствует правильному оттоку крови от сердца, заставляя мышцы работать очень тяжело, перекачивая кровь.
Симптомы гипертрофической кардиомиопатии включают боль в груди, одышку, головокружение, головокружение и обмороки.
Поделиться на PinterestПаническая атака может быстро учащать сердцебиение человека и вызывать боли в груди.13. Туберкулез
Бактерии туберкулеза, растущие в легких, могут вызывать такие симптомы, как сильный кашель, откашливание крови или мокроты или боль в груди.
14. Пролапс митрального клапана
Боль в груди, учащенное сердцебиение и головокружение – все это симптомы пролапса митрального клапана, когда клапан в сердце не может полностью закрыться. В легких случаях это состояние может не иметь явных симптомов.
15. Паническая атака
Паническая атака может вызвать боль в груди, а также тошноту, головокружение, потливость, учащенное сердцебиение и страх.
16. Перикардит
Перикардит – это воспаление мешка вокруг сердца.Это может привести к острой боли в груди, которая усиливается при вдохе или в положении лежа.
17. Плеврит
Плеврит – это воспаление мембраны, покрывающей легкие. Это может вызвать резкую боль в груди при глубоком дыхании.
18. Пневмония
Инфекции легких, такие как пневмония, могут вызывать острую или колющую боль в груди. Другие симптомы пневмонии включают жар, озноб и откашливание мокроты.
19. Легочная эмболия
Легочная эмболия – это когда сгусток крови попадает в артерию, по которой кровь поступает в легкие.Это может вызвать боль в груди, затрудненное дыхание и кровохарканье. Легочная эмболия может быть опасной для жизни, если ее не лечить немедленно.
20. Сердечный приступ
Боль в груди – один из пяти основных симптомов сердечного приступа. К другим относятся:
- боль в челюсти, шее или спине
- головокружение или слабость
- боль в руках или плечах
- одышка
Женщины, перенесшие сердечный приступ, также могут испытывать внезапную усталость, тошноту. или рвота.
Если кто-то думает, что у него сердечный приступ, ему следует обратиться за неотложной медицинской помощью. Чем быстрее человек попадет в скорую помощь, тем быстрее может начаться лечение.
Своевременное лечение увеличивает шансы человека на выживание и потенциально снижает серьезность повреждения сердца.
21. Миокардит
Миокардит – это воспаление сердца, в результате которого появляются симптомы, похожие на сердечный приступ, например:
- боль в груди
- лихорадка
- затрудненное дыхание
- усталость
- учащенное сердцебиение
22.Стенокардия
Стенокардия ощущается как давящая боль или давление в груди. Это происходит, когда к сердцу поступает недостаточно крови. Человек также может чувствовать боль в плечах, спине, шее, руках или челюсти.
Стенокардия – симптом ишемической болезни сердца.
23. Расслоение аорты
Расслоение аорты – это отделение внутренних слоев аорты, главной артерии, ведущей от сердца. Когда это происходит, скопление крови может вызвать разрыв артерии.Расслоение аорты опасно для жизни, поэтому требует немедленной медицинской помощи.
24. Расслоение коронарной артерии
Внезапная сильная боль, которая, кажется, «разрывает» грудь, шею, спину или живот, может быть симптомом расслоения коронарной артерии. Это редкое, но серьезное заболевание возникает при разрыве коронарной артерии.
25. Панкреатит
Одним из редких симптомов панкреатита является боль в нижней части грудной клетки, которая усиливается в положении лежа.
26. Легочная гипертензия
Легочная гипертензия – это высокое кровяное давление в артериях, по которым кровь поступает в легкие. В некоторых случаях это может привести к боли в груди.
Боль в груди, которая приходит и уходит: причины и симптомы
Поделиться на Pinterest Боль в груди, которая приходит и уходит, может быть вызвана сердечным заболеванием, респираторными или пищеварительными проблемами.Боль в груди, которая приходит и уходит, может указывать на проблемы с сердцем, дыхательной системой или пищеварением.Также у некоторых людей это происходит во время панических атак.
Невозможно самостоятельно диагностировать боль в груди на основе одних только симптомов. Обратитесь к врачу, если боль в груди возвращается, усиливается или сопровождает другие симптомы.
Боль, которая длится недели или месяцы, вряд ли может быть вызвана опасной для жизни чрезвычайной ситуацией. Проблема, скорее всего, связана с мышцами или структурой скелета.
Проблемы с сердцем с меньшей вероятностью вызывают боль, которая:
- длится всего несколько минут
- облегчается приемом лекарств
- уходит при глубоком вдохе
- влияет только на определенную точку на груди
- облегчение при массаже грудной клетки
Многие виды боли в груди приходят и уходят.Даже боль от сердечного приступа может временно исчезнуть, а затем вернуться.
Чтобы лучше понять причину боли в груди, внимательно посмотрите на другие симптомы и помните о любых факторах риска заболеваний.
Ниже приведены распространенные причины боли в груди:
Желудочно-кишечные проблемы
Широкий спектр желудочно-кишечных проблем может привести к боли в груди или около ребер. Например:
- Кислотный рефлюкс может вызвать чувство жжения в груди.
- Камни в желчном пузыре могут вызвать внезапную сильную боль, которая длится несколько часов, затем исчезает и возвращается.
- Язвы могут вызывать боль, которая приходит и уходит.
Когда у человека кислотный рефлюкс, боль в груди, как правило, усиливается вскоре после еды. Также может ухудшиться состояние после употребления алкоголя или жирной пищи.
Если человек подозревает, что боль в груди связана с желудком или печенью, важно обратиться к врачу. Однако этот тип боли обычно не свидетельствует об опасности.
Мышечная боль
Мышечная боль, вызванная напряжением, травмой или хроническим болевым синдромом, часто лежит в основе боли в груди.
Симптомы мышечной боли сильно различаются. Боль может быть:
- острой или тупой
- стреляющей или пульсирующей
- иррадиирующей наружу или сосредоточенной в одном месте
Боль в груди с большей вероятностью будет связана с мышцами, если она:
- проходит после массажа
- усиливается, когда человек резко вдыхает и внезапно
- ощущает себя похожим на мышечную боль, испытанную в прошлом
Паническая атака
Боль в груди может быть пугающим симптомом панической атаки и может вызвать у человека чувство тревоги.Боль может быть похожа на боль при сердечном приступе. Некоторым людям с приступами паники может казаться, что они умирают.
Эти приступы часто проходят после глубокого дыхания. В некоторых случаях они могут длиться всего несколько минут.
Если боль не проходит, может быть сложно отличить приступ паники от сердечного приступа без помощи врача.
Респираторная инфекция
Респираторные инфекции могут вызывать боль в груди, особенно если они также вызывают частый кашель.
У некоторых людей после респираторной инфекции развивается состояние, называемое плевритом. Плеврит – это воспаление плевры, ткани, которая окружает легкие снаружи.
Обратитесь к врачу, если боль в груди или легких сохраняется после респираторной инфекции.
Стенокардия
Стенокардия – это боль или дискомфорт в груди, возникающие, когда сердце не получает достаточно крови. Люди со стенокардией могут чувствовать напряжение, давление или ощущение сдавливания в груди.Боль может также отдавать в челюсть.
Боль при стенокардии аналогична боли при сердечном приступе, и стенокардия является одним из факторов риска этого состояния.
Стенокардия обычно является признаком ишемической болезни сердца (ИБС), которая возникает при закупорке артерий. ИБС также является фактором риска сердечного приступа. Всем, кто подозревает, что он у них есть, следует обратиться к врачу.
Сердечный приступ
Внезапная сильная боль в груди может указывать на сердечный приступ или остановку сердца. Это происходит, когда из-за ложных электрических импульсов или блокировок кровь не достигает сердца.
Предупреждающие признаки сердечного приступа включают:
- боль в центре грудной клетки
- чувство давящего давления на грудную клетку
- боль, которая длится дольше нескольких минут
- боль, отдающая в плечо, шею , руки, спина или челюсть
- тошнота, головокружение или одышка
Симптомы могут различаться в зависимости от пола. Женщины, как правило, испытывают тошноту и головокружение, одышку, боль в спине или челюсти чаще, чем, например, мужчины, и у них может не быть классического симптома боли в центре груди.
Сердечный приступ – это неотложная медицинская помощь. Если человек подозревает, что у него он есть, или если он испытывает новую, необъяснимую боль в груди, ему следует немедленно обратиться в службу экстренной помощи.
Люди с сердечно-сосудистыми факторами риска, такими как ИБС, сердечные приступы, ожирение или диабет в анамнезе, более склонны к сердечным приступам.
Проблемы с легкими
Проблемы с легкими, включая инфекции и пневмонию, могут привести к боли в груди и одышке.
Заболевания легких – серьезные. Любому, кто подозревает, что он у него есть, следует обратиться за медицинской помощью в течение 1-2 дней. Однако невозможность дышать или сильная боль в груди, связанная с легкими, считается неотложной медицинской помощью.
Мастит
Это инфекция в тканях груди. Мастит может быть очень болезненным. Человек может испытывать отек, стреляющую или резкую боль в груди или груди, а также повышенную температуру.
Мастит часто встречается во время кормления грудью.Инфекция может исчезнуть сама по себе, хотя некоторым людям требуются антибиотики или пребывание в больнице.
Легочная эмболия
Легочная эмболия – это закупорка кровеносного сосуда, ведущего к легким. Эмболия возникает, когда тромб оторвался, часто из ног. Если у человека есть тромб в ноге, он может испытывать боль в этой области.
Легочная эмболия может вызвать сильную боль в груди и одышку. Они представляют собой неотложную медицинскую помощь, опасную для жизни.
Кормление грудью
Это может вызвать боль в груди и вокруг груди. Это могут быть следующие факторы:
- увеличение груди
- рефлекс расслабления
- мастит
- слышание детского крика
Некоторые люди испытывают боль в груди или сосках, когда организм приспосабливается к ней в первые несколько недель беременности. кормление грудью. Если боль легкая и приходит и уходит, можно подождать.
Обратитесь к врачу, если боль сильная или длится несколько недель.
Боль в груди, которая приходит и уходит: причины и симптомы
Поделиться на Pinterest Боль в груди, которая приходит и уходит, может быть вызвана сердечным заболеванием, респираторными или пищеварительными проблемами.Боль в груди, которая приходит и уходит, может указывать на проблемы с сердцем, дыхательной системой или пищеварением. Также у некоторых людей это происходит во время панических атак.
Невозможно самостоятельно диагностировать боль в груди на основе одних только симптомов. Обратитесь к врачу, если боль в груди возвращается, усиливается или сопровождает другие симптомы.
Боль, которая длится недели или месяцы, вряд ли может быть вызвана опасной для жизни чрезвычайной ситуацией. Проблема, скорее всего, связана с мышцами или структурой скелета.
Проблемы с сердцем с меньшей вероятностью вызывают боль, которая:
- длится всего несколько минут
- облегчается приемом лекарств
- уходит при глубоком вдохе
- влияет только на определенную точку на груди
- облегчение при массаже грудной клетки
Многие виды боли в груди приходят и уходят.Даже боль от сердечного приступа может временно исчезнуть, а затем вернуться.
Чтобы лучше понять причину боли в груди, внимательно посмотрите на другие симптомы и помните о любых факторах риска заболеваний.
Ниже приведены распространенные причины боли в груди:
Желудочно-кишечные проблемы
Широкий спектр желудочно-кишечных проблем может привести к боли в груди или около ребер. Например:
- Кислотный рефлюкс может вызвать чувство жжения в груди.
- Камни в желчном пузыре могут вызвать внезапную сильную боль, которая длится несколько часов, затем исчезает и возвращается.
- Язвы могут вызывать боль, которая приходит и уходит.
Когда у человека кислотный рефлюкс, боль в груди, как правило, усиливается вскоре после еды. Также может ухудшиться состояние после употребления алкоголя или жирной пищи.
Если человек подозревает, что боль в груди связана с желудком или печенью, важно обратиться к врачу. Однако этот тип боли обычно не свидетельствует об опасности.
Мышечная боль
Мышечная боль, вызванная напряжением, травмой или хроническим болевым синдромом, часто лежит в основе боли в груди.
Симптомы мышечной боли сильно различаются. Боль может быть:
- острой или тупой
- стреляющей или пульсирующей
- иррадиирующей наружу или сосредоточенной в одном месте
Боль в груди с большей вероятностью будет связана с мышцами, если она:
- проходит после массажа
- усиливается, когда человек резко вдыхает и внезапно
- ощущает себя похожим на мышечную боль, испытанную в прошлом
Паническая атака
Боль в груди может быть пугающим симптомом панической атаки и может вызвать у человека чувство тревоги.Боль может быть похожа на боль при сердечном приступе. Некоторым людям с приступами паники может казаться, что они умирают.
Эти приступы часто проходят после глубокого дыхания. В некоторых случаях они могут длиться всего несколько минут.
Если боль не проходит, может быть сложно отличить приступ паники от сердечного приступа без помощи врача.
Респираторная инфекция
Респираторные инфекции могут вызывать боль в груди, особенно если они также вызывают частый кашель.
У некоторых людей после респираторной инфекции развивается состояние, называемое плевритом. Плеврит – это воспаление плевры, ткани, которая окружает легкие снаружи.
Обратитесь к врачу, если боль в груди или легких сохраняется после респираторной инфекции.
Стенокардия
Стенокардия – это боль или дискомфорт в груди, возникающие, когда сердце не получает достаточно крови. Люди со стенокардией могут чувствовать напряжение, давление или ощущение сдавливания в груди.Боль может также отдавать в челюсть.
Боль при стенокардии аналогична боли при сердечном приступе, и стенокардия является одним из факторов риска этого состояния.
Стенокардия обычно является признаком ишемической болезни сердца (ИБС), которая возникает при закупорке артерий. ИБС также является фактором риска сердечного приступа. Всем, кто подозревает, что он у них есть, следует обратиться к врачу.
Сердечный приступ
Внезапная сильная боль в груди может указывать на сердечный приступ или остановку сердца. Это происходит, когда из-за ложных электрических импульсов или блокировок кровь не достигает сердца.
Предупреждающие признаки сердечного приступа включают:
- боль в центре грудной клетки
- чувство давящего давления на грудную клетку
- боль, которая длится дольше нескольких минут
- боль, отдающая в плечо, шею , руки, спина или челюсть
- тошнота, головокружение или одышка
Симптомы могут различаться в зависимости от пола. Женщины, как правило, испытывают тошноту и головокружение, одышку, боль в спине или челюсти чаще, чем, например, мужчины, и у них может не быть классического симптома боли в центре груди.
Сердечный приступ – это неотложная медицинская помощь. Если человек подозревает, что у него он есть, или если он испытывает новую, необъяснимую боль в груди, ему следует немедленно обратиться в службу экстренной помощи.
Люди с сердечно-сосудистыми факторами риска, такими как ИБС, сердечные приступы, ожирение или диабет в анамнезе, более склонны к сердечным приступам.
Проблемы с легкими
Проблемы с легкими, включая инфекции и пневмонию, могут привести к боли в груди и одышке.
Заболевания легких – серьезные. Любому, кто подозревает, что он у него есть, следует обратиться за медицинской помощью в течение 1-2 дней. Однако невозможность дышать или сильная боль в груди, связанная с легкими, считается неотложной медицинской помощью.
Мастит
Это инфекция в тканях груди. Мастит может быть очень болезненным. Человек может испытывать отек, стреляющую или резкую боль в груди или груди, а также повышенную температуру.
Мастит часто встречается во время кормления грудью.Инфекция может исчезнуть сама по себе, хотя некоторым людям требуются антибиотики или пребывание в больнице.
Легочная эмболия
Легочная эмболия – это закупорка кровеносного сосуда, ведущего к легким. Эмболия возникает, когда тромб оторвался, часто из ног. Если у человека есть тромб в ноге, он может испытывать боль в этой области.
Легочная эмболия может вызвать сильную боль в груди и одышку. Они представляют собой неотложную медицинскую помощь, опасную для жизни.
Кормление грудью
Это может вызвать боль в груди и вокруг груди. Это могут быть следующие факторы:
- увеличение груди
- рефлекс расслабления
- мастит
- слышание детского крика
Некоторые люди испытывают боль в груди или сосках, когда организм приспосабливается к ней в первые несколько недель беременности. кормление грудью. Если боль легкая и приходит и уходит, можно подождать.
Обратитесь к врачу, если боль сильная или длится несколько недель.
Боль в груди, которая приходит и уходит: причины и симптомы
Поделиться на Pinterest Боль в груди, которая приходит и уходит, может быть вызвана сердечным заболеванием, респираторными или пищеварительными проблемами.Боль в груди, которая приходит и уходит, может указывать на проблемы с сердцем, дыхательной системой или пищеварением. Также у некоторых людей это происходит во время панических атак.
Невозможно самостоятельно диагностировать боль в груди на основе одних только симптомов. Обратитесь к врачу, если боль в груди возвращается, усиливается или сопровождает другие симптомы.
Боль, которая длится недели или месяцы, вряд ли может быть вызвана опасной для жизни чрезвычайной ситуацией. Проблема, скорее всего, связана с мышцами или структурой скелета.
Проблемы с сердцем с меньшей вероятностью вызывают боль, которая:
- длится всего несколько минут
- облегчается приемом лекарств
- уходит при глубоком вдохе
- влияет только на определенную точку на груди
- облегчение при массаже грудной клетки
Многие виды боли в груди приходят и уходят.Даже боль от сердечного приступа может временно исчезнуть, а затем вернуться.
Чтобы лучше понять причину боли в груди, внимательно посмотрите на другие симптомы и помните о любых факторах риска заболеваний.
Ниже приведены распространенные причины боли в груди:
Желудочно-кишечные проблемы
Широкий спектр желудочно-кишечных проблем может привести к боли в груди или около ребер. Например:
- Кислотный рефлюкс может вызвать чувство жжения в груди.
- Камни в желчном пузыре могут вызвать внезапную сильную боль, которая длится несколько часов, затем исчезает и возвращается.
- Язвы могут вызывать боль, которая приходит и уходит.
Когда у человека кислотный рефлюкс, боль в груди, как правило, усиливается вскоре после еды. Также может ухудшиться состояние после употребления алкоголя или жирной пищи.
Если человек подозревает, что боль в груди связана с желудком или печенью, важно обратиться к врачу. Однако этот тип боли обычно не свидетельствует об опасности.
Мышечная боль
Мышечная боль, вызванная напряжением, травмой или хроническим болевым синдромом, часто лежит в основе боли в груди.
Симптомы мышечной боли сильно различаются. Боль может быть:
- острой или тупой
- стреляющей или пульсирующей
- иррадиирующей наружу или сосредоточенной в одном месте
Боль в груди с большей вероятностью будет связана с мышцами, если она:
- проходит после массажа
- усиливается, когда человек резко вдыхает и внезапно
- ощущает себя похожим на мышечную боль, испытанную в прошлом
Паническая атака
Боль в груди может быть пугающим симптомом панической атаки и может вызвать у человека чувство тревоги.Боль может быть похожа на боль при сердечном приступе. Некоторым людям с приступами паники может казаться, что они умирают.
Эти приступы часто проходят после глубокого дыхания. В некоторых случаях они могут длиться всего несколько минут.
Если боль не проходит, может быть сложно отличить приступ паники от сердечного приступа без помощи врача.
Респираторная инфекция
Респираторные инфекции могут вызывать боль в груди, особенно если они также вызывают частый кашель.
У некоторых людей после респираторной инфекции развивается состояние, называемое плевритом. Плеврит – это воспаление плевры, ткани, которая окружает легкие снаружи.
Обратитесь к врачу, если боль в груди или легких сохраняется после респираторной инфекции.
Стенокардия
Стенокардия – это боль или дискомфорт в груди, возникающие, когда сердце не получает достаточно крови. Люди со стенокардией могут чувствовать напряжение, давление или ощущение сдавливания в груди.Боль может также отдавать в челюсть.
Боль при стенокардии аналогична боли при сердечном приступе, и стенокардия является одним из факторов риска этого состояния.
Стенокардия обычно является признаком ишемической болезни сердца (ИБС), которая возникает при закупорке артерий. ИБС также является фактором риска сердечного приступа. Всем, кто подозревает, что он у них есть, следует обратиться к врачу.
Сердечный приступ
Внезапная сильная боль в груди может указывать на сердечный приступ или остановку сердца. Это происходит, когда из-за ложных электрических импульсов или блокировок кровь не достигает сердца.
Предупреждающие признаки сердечного приступа включают:
- боль в центре грудной клетки
- чувство давящего давления на грудную клетку
- боль, которая длится дольше нескольких минут
- боль, отдающая в плечо, шею , руки, спина или челюсть
- тошнота, головокружение или одышка
Симптомы могут различаться в зависимости от пола. Женщины, как правило, испытывают тошноту и головокружение, одышку, боль в спине или челюсти чаще, чем, например, мужчины, и у них может не быть классического симптома боли в центре груди.
Сердечный приступ – это неотложная медицинская помощь. Если человек подозревает, что у него он есть, или если он испытывает новую, необъяснимую боль в груди, ему следует немедленно обратиться в службу экстренной помощи.
Люди с сердечно-сосудистыми факторами риска, такими как ИБС, сердечные приступы, ожирение или диабет в анамнезе, более склонны к сердечным приступам.
Проблемы с легкими
Проблемы с легкими, включая инфекции и пневмонию, могут привести к боли в груди и одышке.
Заболевания легких – серьезные. Любому, кто подозревает, что он у него есть, следует обратиться за медицинской помощью в течение 1-2 дней. Однако невозможность дышать или сильная боль в груди, связанная с легкими, считается неотложной медицинской помощью.
Мастит
Это инфекция в тканях груди. Мастит может быть очень болезненным. Человек может испытывать отек, стреляющую или резкую боль в груди или груди, а также повышенную температуру.
Мастит часто встречается во время кормления грудью.Инфекция может исчезнуть сама по себе, хотя некоторым людям требуются антибиотики или пребывание в больнице.
Легочная эмболия
Легочная эмболия – это закупорка кровеносного сосуда, ведущего к легким. Эмболия возникает, когда тромб оторвался, часто из ног. Если у человека есть тромб в ноге, он может испытывать боль в этой области.
Легочная эмболия может вызвать сильную боль в груди и одышку. Они представляют собой неотложную медицинскую помощь, опасную для жизни.
Кормление грудью
Это может вызвать боль в груди и вокруг груди. Это могут быть следующие факторы:
- увеличение груди
- рефлекс расслабления
- мастит
- слышание детского крика
Некоторые люди испытывают боль в груди или сосках, когда организм приспосабливается к ней в первые несколько недель беременности. кормление грудью. Если боль легкая и приходит и уходит, можно подождать.
Обратитесь к врачу, если боль сильная или длится несколько недель.
Боль в груди, которая приходит и уходит: причины и симптомы
Поделиться на Pinterest Боль в груди, которая приходит и уходит, может быть вызвана сердечным заболеванием, респираторными или пищеварительными проблемами.Боль в груди, которая приходит и уходит, может указывать на проблемы с сердцем, дыхательной системой или пищеварением. Также у некоторых людей это происходит во время панических атак.
Невозможно самостоятельно диагностировать боль в груди на основе одних только симптомов. Обратитесь к врачу, если боль в груди возвращается, усиливается или сопровождает другие симптомы.
Боль, которая длится недели или месяцы, вряд ли может быть вызвана опасной для жизни чрезвычайной ситуацией. Проблема, скорее всего, связана с мышцами или структурой скелета.
Проблемы с сердцем с меньшей вероятностью вызывают боль, которая:
- длится всего несколько минут
- облегчается приемом лекарств
- уходит при глубоком вдохе
- влияет только на определенную точку на груди
- облегчение при массаже грудной клетки
Многие виды боли в груди приходят и уходят.Даже боль от сердечного приступа может временно исчезнуть, а затем вернуться.
Чтобы лучше понять причину боли в груди, внимательно посмотрите на другие симптомы и помните о любых факторах риска заболеваний.
Ниже приведены распространенные причины боли в груди:
Желудочно-кишечные проблемы
Широкий спектр желудочно-кишечных проблем может привести к боли в груди или около ребер. Например:
- Кислотный рефлюкс может вызвать чувство жжения в груди.
- Камни в желчном пузыре могут вызвать внезапную сильную боль, которая длится несколько часов, затем исчезает и возвращается.
- Язвы могут вызывать боль, которая приходит и уходит.
Когда у человека кислотный рефлюкс, боль в груди, как правило, усиливается вскоре после еды. Также может ухудшиться состояние после употребления алкоголя или жирной пищи.
Если человек подозревает, что боль в груди связана с желудком или печенью, важно обратиться к врачу. Однако этот тип боли обычно не свидетельствует об опасности.
Мышечная боль
Мышечная боль, вызванная напряжением, травмой или хроническим болевым синдромом, часто лежит в основе боли в груди.
Симптомы мышечной боли сильно различаются. Боль может быть:
- острой или тупой
- стреляющей или пульсирующей
- иррадиирующей наружу или сосредоточенной в одном месте
Боль в груди с большей вероятностью будет связана с мышцами, если она:
- проходит после массажа
- усиливается, когда человек резко вдыхает и внезапно
- ощущает себя похожим на мышечную боль, испытанную в прошлом
Паническая атака
Боль в груди может быть пугающим симптомом панической атаки и может вызвать у человека чувство тревоги.Боль может быть похожа на боль при сердечном приступе. Некоторым людям с приступами паники может казаться, что они умирают.
Эти приступы часто проходят после глубокого дыхания. В некоторых случаях они могут длиться всего несколько минут.
Если боль не проходит, может быть сложно отличить приступ паники от сердечного приступа без помощи врача.
Респираторная инфекция
Респираторные инфекции могут вызывать боль в груди, особенно если они также вызывают частый кашель.
У некоторых людей после респираторной инфекции развивается состояние, называемое плевритом. Плеврит – это воспаление плевры, ткани, которая окружает легкие снаружи.
Обратитесь к врачу, если боль в груди или легких сохраняется после респираторной инфекции.
Стенокардия
Стенокардия – это боль или дискомфорт в груди, возникающие, когда сердце не получает достаточно крови. Люди со стенокардией могут чувствовать напряжение, давление или ощущение сдавливания в груди.Боль может также отдавать в челюсть.
Боль при стенокардии аналогична боли при сердечном приступе, и стенокардия является одним из факторов риска этого состояния.
Стенокардия обычно является признаком ишемической болезни сердца (ИБС), которая возникает при закупорке артерий. ИБС также является фактором риска сердечного приступа. Всем, кто подозревает, что он у них есть, следует обратиться к врачу.
Сердечный приступ
Внезапная сильная боль в груди может указывать на сердечный приступ или остановку сердца. Это происходит, когда из-за ложных электрических импульсов или блокировок кровь не достигает сердца.
Предупреждающие признаки сердечного приступа включают:
- боль в центре грудной клетки
- чувство давящего давления на грудную клетку
- боль, которая длится дольше нескольких минут
- боль, отдающая в плечо, шею , руки, спина или челюсть
- тошнота, головокружение или одышка
Симптомы могут различаться в зависимости от пола. Женщины, как правило, испытывают тошноту и головокружение, одышку, боль в спине или челюсти чаще, чем, например, мужчины, и у них может не быть классического симптома боли в центре груди.
Сердечный приступ – это неотложная медицинская помощь. Если человек подозревает, что у него он есть, или если он испытывает новую, необъяснимую боль в груди, ему следует немедленно обратиться в службу экстренной помощи.
Люди с сердечно-сосудистыми факторами риска, такими как ИБС, сердечные приступы, ожирение или диабет в анамнезе, более склонны к сердечным приступам.
Проблемы с легкими
Проблемы с легкими, включая инфекции и пневмонию, могут привести к боли в груди и одышке.
Заболевания легких – серьезные. Любому, кто подозревает, что он у него есть, следует обратиться за медицинской помощью в течение 1-2 дней. Однако невозможность дышать или сильная боль в груди, связанная с легкими, считается неотложной медицинской помощью.
Мастит
Это инфекция в тканях груди. Мастит может быть очень болезненным. Человек может испытывать отек, стреляющую или резкую боль в груди или груди, а также повышенную температуру.
Мастит часто встречается во время кормления грудью.Инфекция может исчезнуть сама по себе, хотя некоторым людям требуются антибиотики или пребывание в больнице.
Легочная эмболия
Легочная эмболия – это закупорка кровеносного сосуда, ведущего к легким. Эмболия возникает, когда тромб оторвался, часто из ног. Если у человека есть тромб в ноге, он может испытывать боль в этой области.



 Эти признаки свидетельствуют о предрасположенности к приступу сердечной болезни.
Эти признаки свидетельствуют о предрасположенности к приступу сердечной болезни. Если в течение четверти часа облегчение не пришло, нужно взять еще одну таблетку. Следует позвонить и вызвать неотложную помощь. При инфаркте лекарство не действует.
Если в течение четверти часа облегчение не пришло, нужно взять еще одну таблетку. Следует позвонить и вызвать неотложную помощь. При инфаркте лекарство не действует.


 Структурных изменений в органах при этом не обнаруживается.
Структурных изменений в органах при этом не обнаруживается. Цитата из материала «Что такое киста яичника и как её лечить?»
Цитата из материала «Что такое киста яичника и как её лечить?» Т.е. боль появляется или усиливается натощак, либо после еды; имеется ли иная симптоматика (тошнота, рвота, изжога, отрыжка; нарушения стула: его частоты, характера, связь с болью, т.е. до, во время, после).
Т.е. боль появляется или усиливается натощак, либо после еды; имеется ли иная симптоматика (тошнота, рвота, изжога, отрыжка; нарушения стула: его частоты, характера, связь с болью, т.е. до, во время, после).

 В этом же году прошла профессиональную переподготовку по гастроэнтерологии.
В этом же году прошла профессиональную переподготовку по гастроэнтерологии. Поэтому не следует пытаться самостоятельно установить диагноз и заниматься самолечением. Обратитесь за помощью к неврологам.
Поэтому не следует пытаться самостоятельно установить диагноз и заниматься самолечением. Обратитесь за помощью к неврологам. Некоторые современные исследователи не без основания считают, что остеохондроз — не заболевание, а приспособительная реакция позвоночника на неправильное распределение нагрузок, возникающих во время движений.
Некоторые современные исследователи не без основания считают, что остеохондроз — не заболевание, а приспособительная реакция позвоночника на неправильное распределение нагрузок, возникающих во время движений. Они ущемляются и, находясь в суженных межпозвоночных отверстиях, начинают постепенно отекать, хуже проводят сигналы от мозга к органам и тканям.
Они ущемляются и, находясь в суженных межпозвоночных отверстиях, начинают постепенно отекать, хуже проводят сигналы от мозга к органам и тканям. Для остеохондроза шейного отдела характерна боль в шее, затылке, напряжение мышц, ограничение подвижности в шейном отделе позвоночника, плече, руке, чувство онемения в руке, возможны головокружения с тошнотой, рвота, шум в голове, звон в ушах. При грудном остеохондрозе — боль в позвоночнике начинает иррадиировать («отдавать») в другие места, но эта локализация болей иногда бывает настолько сильной, что на ней фиксируется основное внимание больного. Весьма характерна жгучая боль между лопаток. Отмечается также боли в области сердца, которые часто сочетаются с головными болями. Нередко боли в животе с дискомфортом в кишечнике, боли в правом подреберье. При грудном остеохондрозе встречается расстройства функции мочевыводящих путей, а иногда и половые расстройства. Главной жалобой больных поясничным остеохондрозом является боль в пояснично-кресцовом отделе — люмбалгия, в подвздошной области — ишиалгия, или и там, и там — люмбоишиалгия. Позже присоединяется нарушение чувствительности, атрофия мышц.
Для остеохондроза шейного отдела характерна боль в шее, затылке, напряжение мышц, ограничение подвижности в шейном отделе позвоночника, плече, руке, чувство онемения в руке, возможны головокружения с тошнотой, рвота, шум в голове, звон в ушах. При грудном остеохондрозе — боль в позвоночнике начинает иррадиировать («отдавать») в другие места, но эта локализация болей иногда бывает настолько сильной, что на ней фиксируется основное внимание больного. Весьма характерна жгучая боль между лопаток. Отмечается также боли в области сердца, которые часто сочетаются с головными болями. Нередко боли в животе с дискомфортом в кишечнике, боли в правом подреберье. При грудном остеохондрозе встречается расстройства функции мочевыводящих путей, а иногда и половые расстройства. Главной жалобой больных поясничным остеохондрозом является боль в пояснично-кресцовом отделе — люмбалгия, в подвздошной области — ишиалгия, или и там, и там — люмбоишиалгия. Позже присоединяется нарушение чувствительности, атрофия мышц.
 Заболевание это очень коварное. Если вы не испытываете дискомфорта — это не значит, что у вас нет остеохондроза, изменения в позвоночнике есть, но симптомы еще не появились. Длительное время вы можете не чувствовать никаких признаков болезни, вам кажется, что вы здоровы. Затем может наступить быстрое прогрессирование болезни, появятся боли и все остальные симптомы.
Заболевание это очень коварное. Если вы не испытываете дискомфорта — это не значит, что у вас нет остеохондроза, изменения в позвоночнике есть, но симптомы еще не появились. Длительное время вы можете не чувствовать никаких признаков болезни, вам кажется, что вы здоровы. Затем может наступить быстрое прогрессирование болезни, появятся боли и все остальные симптомы. Grandmother’s Diet Matters: Early Life Programming with Sucrose Influences Metabolic and Lipid Parameters in Second Generation of Rats. // Nutrients – 2020 – Vol12 – N3 – p.; PMID:32245222
Grandmother’s Diet Matters: Early Life Programming with Sucrose Influences Metabolic and Lipid Parameters in Second Generation of Rats. // Nutrients – 2020 – Vol12 – N3 – p.; PMID:32245222 В этих случаях источник боли и неприятных ощущений локализуется в груди, животе или даже в голове.
В этих случаях источник боли и неприятных ощущений локализуется в груди, животе или даже в голове. Остеохондроз обычно вызывает еще и нарушения функций мочеполовой системы. Тогда болит низ живота.
Остеохондроз обычно вызывает еще и нарушения функций мочеполовой системы. Тогда болит низ живота.


 Так, например, желудок, печень, почки, поджелудочная железа получают иннервацию из одного и того же нервного сплетения. Поэтому поражение спинномозговых корешков и узлов симпатического ствола в этом отделе закономерно приводит к развитию множественной патологии – панкреатиту, сахарному диабету, гастриту, заболеваниям печени и почек.
Так, например, желудок, печень, почки, поджелудочная железа получают иннервацию из одного и того же нервного сплетения. Поэтому поражение спинномозговых корешков и узлов симпатического ствола в этом отделе закономерно приводит к развитию множественной патологии – панкреатиту, сахарному диабету, гастриту, заболеваниям печени и почек.
 Нерастворимый кальций, по определению не способен усваиваться организмом.
Нерастворимый кальций, по определению не способен усваиваться организмом. Особенно актуальным кальций и кремний становится в пожилом возрасте.
Особенно актуальным кальций и кремний становится в пожилом возрасте. Клинические проявления зависят от уровня и выраженности изменений.
Клинические проявления зависят от уровня и выраженности изменений.


 А уж если пациент пришел с «кучей» обследований, то диагноз поставить и совсем просто.
А уж если пациент пришел с «кучей» обследований, то диагноз поставить и совсем просто. Для устранения таких болей в животе эффективен длительный прием противосудорожных препаратов.
Для устранения таких болей в животе эффективен длительный прием противосудорожных препаратов. Приступы болей в животе при порфирии провоцируются многими лекарственными препаратами. Диагноз подтверждается анализами мочи и кала.
Приступы болей в животе при порфирии провоцируются многими лекарственными препаратами. Диагноз подтверждается анализами мочи и кала. Боли в животе без органической патологии кишечника проходят после дефекации. Беспокоят также вздутие, метеоризм, часто жидкий стул чередуется с запорами, усиленная перистальтика, отрыжка воздухом.От психогенных болей в животе помогает избавиться курсовой прием антидепрессантов и психотерапия.
Боли в животе без органической патологии кишечника проходят после дефекации. Беспокоят также вздутие, метеоризм, часто жидкий стул чередуется с запорами, усиленная перистальтика, отрыжка воздухом.От психогенных болей в животе помогает избавиться курсовой прием антидепрессантов и психотерапия. Он быстро поправился после короткого курса лечения противовоспалительным препаратом в комплексе с внутритканевой электростимуляцией.
Он быстро поправился после короткого курса лечения противовоспалительным препаратом в комплексе с внутритканевой электростимуляцией. Дети могут получить рассекающий остеохондрит после травмы или когда они месяцами занимаются высокоэффективной деятельностью, например бегом и прыжками.
Дети могут получить рассекающий остеохондрит после травмы или когда они месяцами занимаются высокоэффективной деятельностью, например бегом и прыжками.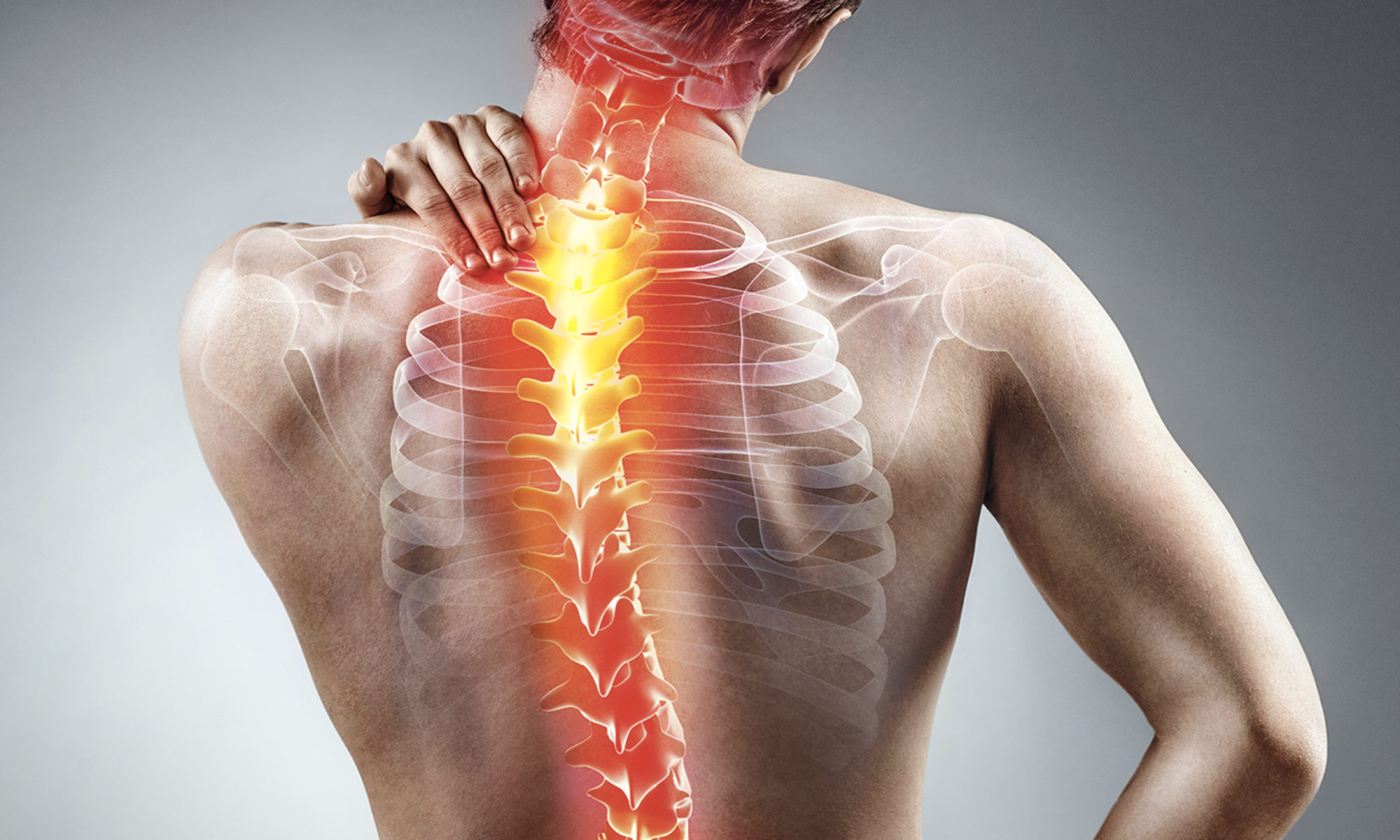
 При осмотре кожа над патологическим очагом может краснеть, объем руки увеличивается за счет
отека. При пальпации бицепса или трицепса пациент отмечает выраженную болезненность. Также при прощупывании
можно обнаружить небольшие плотные узелки в толще мышечных волокон (это спазмированные из-за воспаления группы
миоцитов). Поэтому, если болят мышцы руки от плеча до локтя, имеет смысл задуматься об их воспалении.
При осмотре кожа над патологическим очагом может краснеть, объем руки увеличивается за счет
отека. При пальпации бицепса или трицепса пациент отмечает выраженную болезненность. Также при прощупывании
можно обнаружить небольшие плотные узелки в толще мышечных волокон (это спазмированные из-за воспаления группы
миоцитов). Поэтому, если болят мышцы руки от плеча до локтя, имеет смысл задуматься об их воспалении.
 Суставные боли рук бывают вызваны воспалением суставных или окружающих сустав тканей или их дегенеративно-дистрофическим изменением.
Суставные боли рук бывают вызваны воспалением суставных или окружающих сустав тканей или их дегенеративно-дистрофическим изменением.




 Боли в локтях при синдроме передней лестничной мышцы сопровождаются болью в шее, мышечной слабостью, бледностью и холодностью кисти. Ломит руки, болевой синдром усиливается при глубоких вдохах, отведении руки в сторону, наклонах головы, а также в ночное время.
Боли в локтях при синдроме передней лестничной мышцы сопровождаются болью в шее, мышечной слабостью, бледностью и холодностью кисти. Ломит руки, болевой синдром усиливается при глубоких вдохах, отведении руки в сторону, наклонах головы, а также в ночное время. В этом случае боли имеют симметричный характер и поражают мелкие суставы. Одним из первых симптомов заболевания обычно является утренняя скованность суставов.
В этом случае боли имеют симметричный характер и поражают мелкие суставы. Одним из первых симптомов заболевания обычно является утренняя скованность суставов. Чтобы выяснить причину и получить квалифицированную медицинскую помощь, необходимо пройти обследование. Болезненность и дискомфорт в этой области может возникать из-за многих факторов и сопровождаться различными симптомами – покалыванием, онемением и болевым синдромом.
Чтобы выяснить причину и получить квалифицированную медицинскую помощь, необходимо пройти обследование. Болезненность и дискомфорт в этой области может возникать из-за многих факторов и сопровождаться различными симптомами – покалыванием, онемением и болевым синдромом.
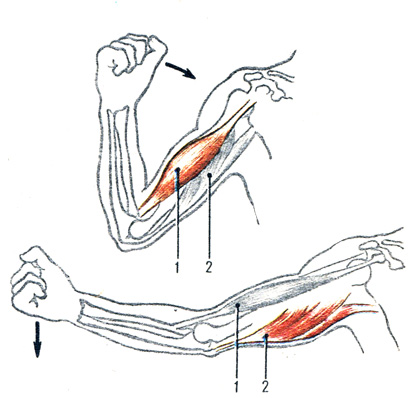 При поражении сустава вследствие переохлаждения, инфекции или чрезмерной физической нагрузки возникает мышечный спазм и боль, которая может отдавать в лопатку и грудь. Иногда боль настолько невыносима, что облегчить ее можно только с помощью новокаиновой блокады. Отличительные признаки невралгии:
При поражении сустава вследствие переохлаждения, инфекции или чрезмерной физической нагрузки возникает мышечный спазм и боль, которая может отдавать в лопатку и грудь. Иногда боль настолько невыносима, что облегчить ее можно только с помощью новокаиновой блокады. Отличительные признаки невралгии: В этом случае нарушается двигательная функция конечности, и притупляются рефлексы. Если же терапия начата вовремя, то заболевание полностью излечивается.
В этом случае нарушается двигательная функция конечности, и притупляются рефлексы. Если же терапия начата вовремя, то заболевание полностью излечивается.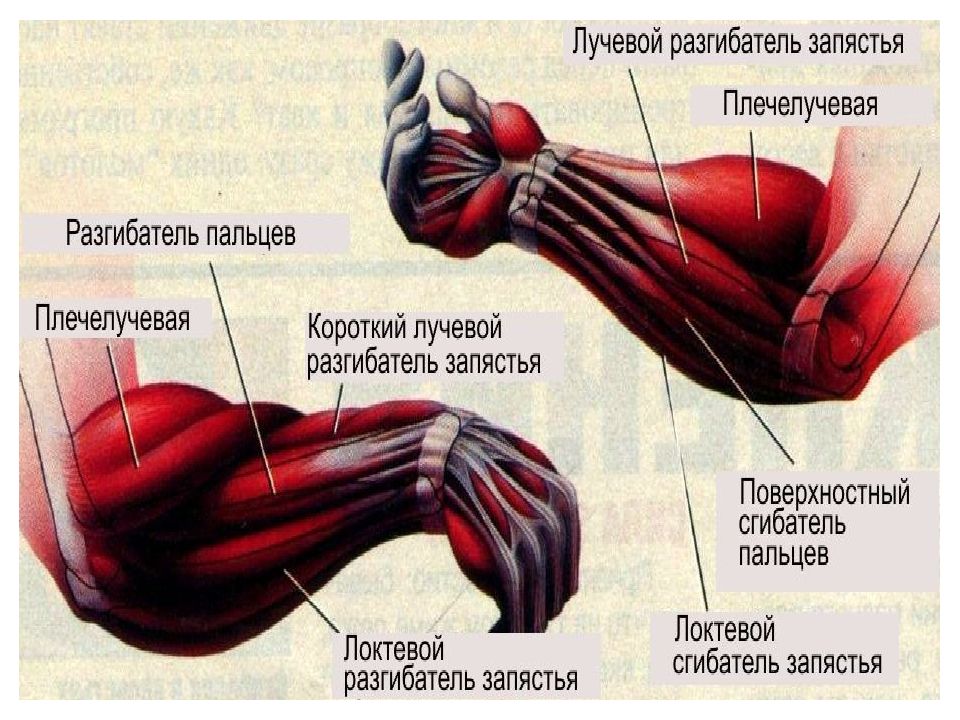 Если применялись только народные методы и самолечение, то подвижность в области плеча остается ограниченной.
Если применялись только народные методы и самолечение, то подвижность в области плеча остается ограниченной.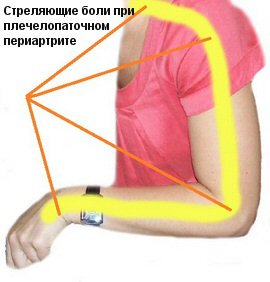 Аспирин разжижает кровь, а сердечный приступ провоцирует закупорка коронарных артерий. Таким образом, с помощью приема одной или двух таблеток аспирина можно предотвратить дальнейшее развитие тромба.
Аспирин разжижает кровь, а сердечный приступ провоцирует закупорка коронарных артерий. Таким образом, с помощью приема одной или двух таблеток аспирина можно предотвратить дальнейшее развитие тромба. Патологии сердечно-сосудистой системы могут давать отраженную боль от плеча до локтя.
Патологии сердечно-сосудистой системы могут давать отраженную боль от плеча до локтя. Отличительной особенностью тендинита плеча является распространение болевых ощущений по всей руке, включая локоть. Руку можно поднять только невысоко, примерно на 90 градусов, держать что-то очень сложно, а завести руку за спину совсем не получается.
Отличительной особенностью тендинита плеча является распространение болевых ощущений по всей руке, включая локоть. Руку можно поднять только невысоко, примерно на 90 градусов, держать что-то очень сложно, а завести руку за спину совсем не получается. При асептическом течении бурсит может переходить в хроническую стадию – интенсивность болевых ощущений снижается, отек постепенно спадает. Пациент ощущает слабость и быструю утомляемость конечности, иногда жалуется на то, что рука немеет.
При асептическом течении бурсит может переходить в хроническую стадию – интенсивность болевых ощущений снижается, отек постепенно спадает. Пациент ощущает слабость и быструю утомляемость конечности, иногда жалуется на то, что рука немеет. В большинстве случаев удается справиться консервативными методами, но иногда без хирургического вмешательства не обойтись. Показаниями для проведения операции следующие:
В большинстве случаев удается справиться консервативными методами, но иногда без хирургического вмешательства не обойтись. Показаниями для проведения операции следующие:
 Чтобы не получить ожоги, дозировку эфирных масел превышать не стоит. Делать ванночки можно 2-3 раза в день на протяжении недели;
Чтобы не получить ожоги, дозировку эфирных масел превышать не стоит. Делать ванночки можно 2-3 раза в день на протяжении недели;

 К ним относят:
К ним относят:
 Болеть без причины рука не может.
Болеть без причины рука не может.

 Обычно в таких случаях неприятные ощущения снимаются при отдыхе и обостряются при возобновлении нагрузок.
Обычно в таких случаях неприятные ощущения снимаются при отдыхе и обостряются при возобновлении нагрузок.
 Обычно капсулит провоцируется продолжительной чрезмерной нагрузкой на мышцы плечевого пояса или повреждением межпозвонковых дисков в верхней части спины.
Обычно капсулит провоцируется продолжительной чрезмерной нагрузкой на мышцы плечевого пояса или повреждением межпозвонковых дисков в верхней части спины.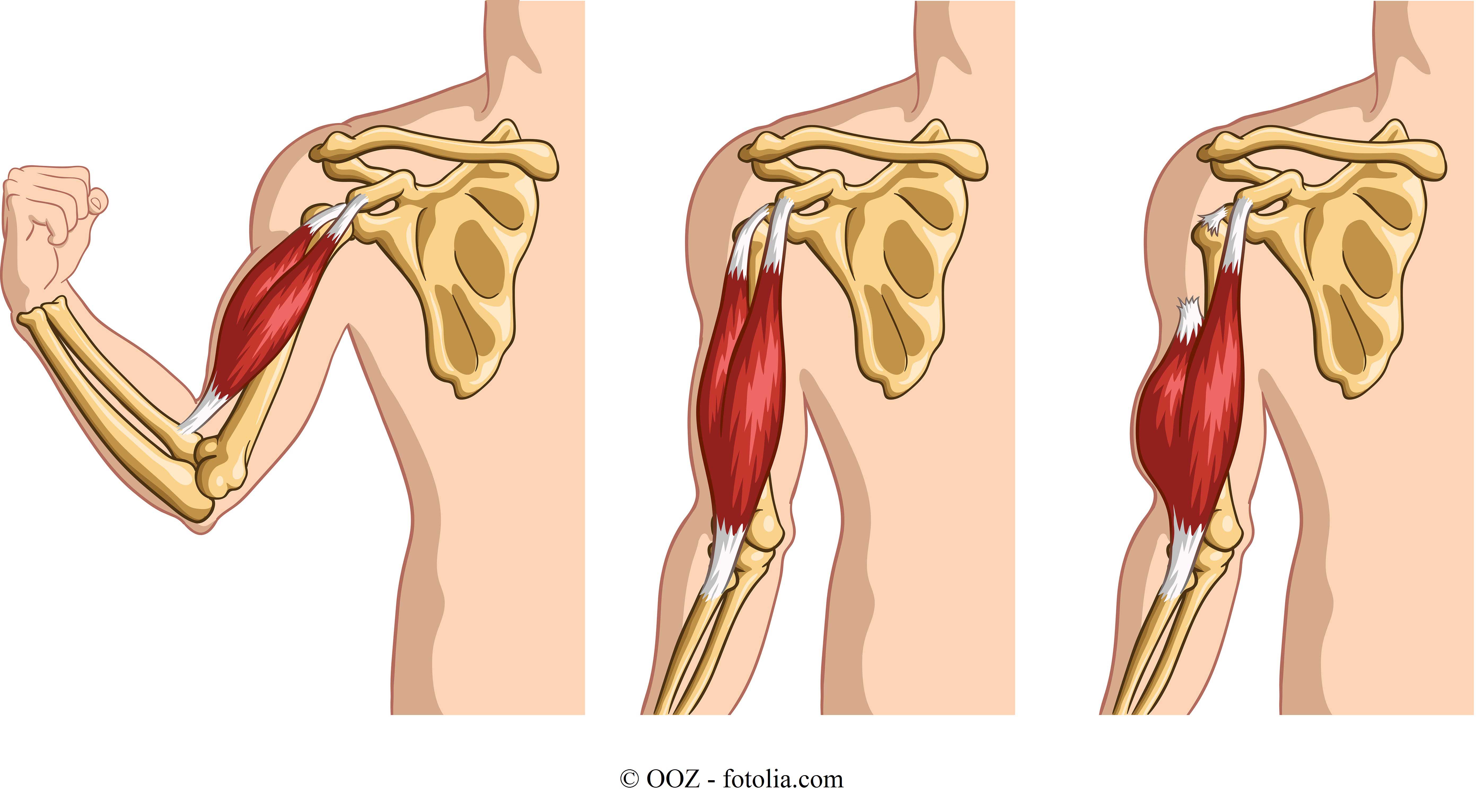 Вследствие этого возникает боль. При поражении плечевого сустава она локализуется в области от плеча до локтя. Если хрящевая ткань теряет свою амортизационную способность, то болевой синдром становится невыносимым.
Вследствие этого возникает боль. При поражении плечевого сустава она локализуется в области от плеча до локтя. Если хрящевая ткань теряет свою амортизационную способность, то болевой синдром становится невыносимым.
 Она нередко вызывается неврологическими патологиями (парез, радикулит, невралгия, невропатия).
Она нередко вызывается неврологическими патологиями (парез, радикулит, невралгия, невропатия).:max_bytes(150000):strip_icc()/elbow-bone-fracture-531086993-239488ad1c934301bf9bf1cb9ef0d263.jpg)
 Повязку снимают спустя 3-5 часов. Это средство позволит ослабить воспаление и устранить болезненные ощущения.
Повязку снимают спустя 3-5 часов. Это средство позволит ослабить воспаление и устранить болезненные ощущения. Если слабость в руке
Если слабость в руке  Слабость в левой руке
Слабость в левой руке  Такое разнообразие симптомов объясняется множеством причин, способных вызывать боль в руке – о них и рассказывает портал medaboutme.ru.
Такое разнообразие симптомов объясняется множеством причин, способных вызывать боль в руке – о них и рассказывает портал medaboutme.ru. Оно может быть вызвано кратковременным сильным перенапряжением, или постоянной нагрузкой на одни и те же группы мышц и связок. К этому типу относится туннельный синдром – заболевание, которым страдают люди, постоянно работающие с компьютерной мышкой при неправильной организации рабочего места. Перенапряжение может вызывать и другие профессиональные заболевания рук.
Оно может быть вызвано кратковременным сильным перенапряжением, или постоянной нагрузкой на одни и те же группы мышц и связок. К этому типу относится туннельный синдром – заболевание, которым страдают люди, постоянно работающие с компьютерной мышкой при неправильной организации рабочего места. Перенапряжение может вызывать и другие профессиональные заболевания рук.

 Сердечный приступ может вызвать боль в одной или обеих руках. Сердечный приступ происходит, когда подача кислорода к части вашего сердца прекращается из-за закупорки, которая не позволяет крови течь в мышцу.
Сердечный приступ может вызвать боль в одной или обеих руках. Сердечный приступ происходит, когда подача кислорода к части вашего сердца прекращается из-за закупорки, которая не позволяет крови течь в мышцу. Оба состояния обычно проходят сами по себе, но если у вас серьезные симптомы, вам следует как можно скорее обратиться к врачу.
Оба состояния обычно проходят сами по себе, но если у вас серьезные симптомы, вам следует как можно скорее обратиться к врачу.


 Это проявляется в виде давления, стеснения, переполнения, жжения или постепенно нарастающей боли.
Это проявляется в виде давления, стеснения, переполнения, жжения или постепенно нарастающей боли. Это происходит постоянно в течение как минимум 2 месяцев и только во время физических усилий или эмоционального стресса.
Это происходит постоянно в течение как минимум 2 месяцев и только во время физических усилий или эмоционального стресса.
 Если бурса получила прямую травму или инфицирована, это также может способствовать возникновению боли в левой руке.
Если бурса получила прямую травму или инфицирована, это также может способствовать возникновению боли в левой руке.
 Во-первых, они, скорее всего, сделают электрокардиограмму, анализ крови, рентген грудной клетки и, возможно, ангиографию с компьютерной томографией.
Во-первых, они, скорее всего, сделают электрокардиограмму, анализ крови, рентген грудной клетки и, возможно, ангиографию с компьютерной томографией.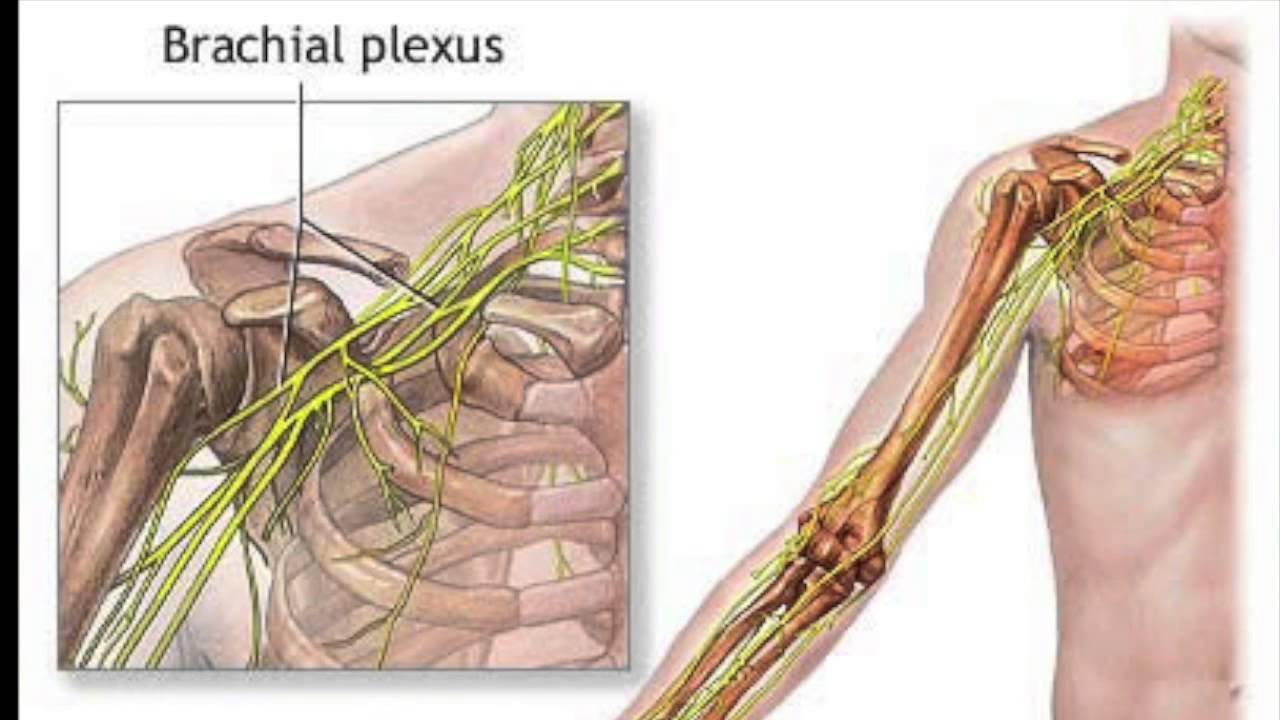 Они также могут прикрепить к баллону стент, чтобы зафиксировать его на месте.
Они также могут прикрепить к баллону стент, чтобы зафиксировать его на месте.
 Однако другие состояния, такие как травма или защемление нерва, также могут вызывать этот тип боли.
Однако другие состояния, такие как травма или защемление нерва, также могут вызывать этот тип боли. Другие симптомы сердечного приступа включают:
Другие симптомы сердечного приступа включают: Существует несколько типов травм вращательной манжеты, в том числе:
Существует несколько типов травм вращательной манжеты, в том числе:

 Повреждения вращательной манжеты плеча, которые не поддаются лечению, могут потребовать инъекций кортикостероидов или хирургического вмешательства.
Повреждения вращательной манжеты плеча, которые не поддаются лечению, могут потребовать инъекций кортикостероидов или хирургического вмешательства.
 Поэтому важно научиться распознавать симптомы, чтобы определить, является ли боль в руке причиной для беспокойства, и знать, когда следует обращаться за неотложной медицинской помощью.
Поэтому важно научиться распознавать симптомы, чтобы определить, является ли боль в руке причиной для беспокойства, и знать, когда следует обращаться за неотложной медицинской помощью. Если вы одновременно испытываете какие-либо из этих симптомов, вам следует обратиться за неотложной медицинской помощью, так как у вас может быть сердечный приступ.
Если вы одновременно испытываете какие-либо из этих симптомов, вам следует обратиться за неотложной медицинской помощью, так как у вас может быть сердечный приступ. Наконец, если у кого-то случился сердечный приступ, он должен получить немедленную медицинскую помощь, потому что сердечный приступ может быть фатальным и иногда требует хирургического вмешательства, если одно лекарство не растворяет сгусток, вызывающий проблему.
Наконец, если у кого-то случился сердечный приступ, он должен получить немедленную медицинскую помощь, потому что сердечный приступ может быть фатальным и иногда требует хирургического вмешательства, если одно лекарство не растворяет сгусток, вызывающий проблему. У этих симптомов может быть несколько причин,
У этих симптомов может быть несколько причин, Обычно это происходит из-за того, что локоть слишком долго находится в согнутом положении, что приводит к растяжению нерва, или непосредственному давлению на кость. Пациенты испытывают онемение и покалывание, которое начинается от локтя и распространяется до мизинца и безымянного пальца. Остерегайтесь слишком долгой игры по мобильному телефону или неправильной позы для сна, так как из-за этого ваш локоть сильно сгибается!
Обычно это происходит из-за того, что локоть слишком долго находится в согнутом положении, что приводит к растяжению нерва, или непосредственному давлению на кость. Пациенты испытывают онемение и покалывание, которое начинается от локтя и распространяется до мизинца и безымянного пальца. Остерегайтесь слишком долгой игры по мобильному телефону или неправильной позы для сна, так как из-за этого ваш локоть сильно сгибается! Причины боли в руке включают чрезмерное использование, травмы и другие состояния, которые могут привести к дискомфорту.
Причины боли в руке включают чрезмерное использование, травмы и другие состояния, которые могут привести к дискомфорту.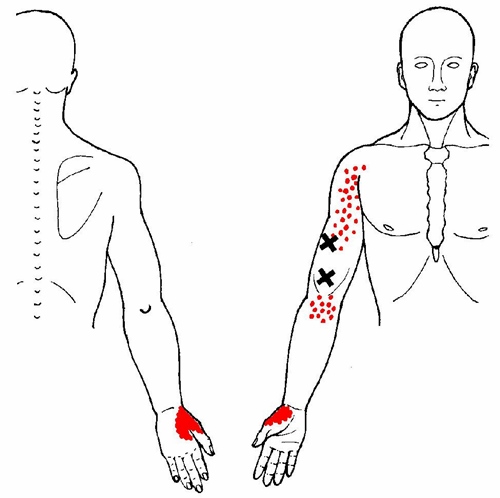 Фактически, боль ночью может быть достаточно сильной, чтобы разбудить вас ото сна, особенно когда плечо находится в неудобном положении для сна.
Фактически, боль ночью может быть достаточно сильной, чтобы разбудить вас ото сна, особенно когда плечо находится в неудобном положении для сна.
 Главное значение в постановке диагноза имеют врачебный осмотр, результаты клинических анализов крови и мочи, данные УЗИ и рентгенографических исследований.
Главное значение в постановке диагноза имеют врачебный осмотр, результаты клинических анализов крови и мочи, данные УЗИ и рентгенографических исследований. Это приводит к формированию нечувствительности микроорганизмов к дальнейшей терапии, а, кроме того, губит кишечную флору и провоцирует тяжелейшие дисбактериозы.
Это приводит к формированию нечувствительности микроорганизмов к дальнейшей терапии, а, кроме того, губит кишечную флору и провоцирует тяжелейшие дисбактериозы. Именно этот орган перекачивает по несколько сотен литров крови в день, доставляет ее в чистом виде ко всем остальным органам и тканям. Испытывая мощные нагрузки, почки могут «выйти из строя». Болезни могут возникнуть по самым разным причинам.
Именно этот орган перекачивает по несколько сотен литров крови в день, доставляет ее в чистом виде ко всем остальным органам и тканям. Испытывая мощные нагрузки, почки могут «выйти из строя». Болезни могут возникнуть по самым разным причинам.
 Моча резко меняет цвет, появляются отеки, увеличивается артериальное давление.
Моча резко меняет цвет, появляются отеки, увеличивается артериальное давление.
 Будет идеально, если Вы одновременно с этим укутаетесь и запасетесь горячим чаем, чтобы можно было расслабиться. Напоследок можно согреться горчичниками для ног, а после проспаться в теплой постели.
Будет идеально, если Вы одновременно с этим укутаетесь и запасетесь горячим чаем, чтобы можно было расслабиться. Напоследок можно согреться горчичниками для ног, а после проспаться в теплой постели.
 Первое – острая и ноющая, отдающая в поясницу.
Первое – острая и ноющая, отдающая в поясницу.
 Какие состояния требуют врачебной консультации и сколько нужно ждать, если с вами что-то не в порядке?
Какие состояния требуют врачебной консультации и сколько нужно ждать, если с вами что-то не в порядке?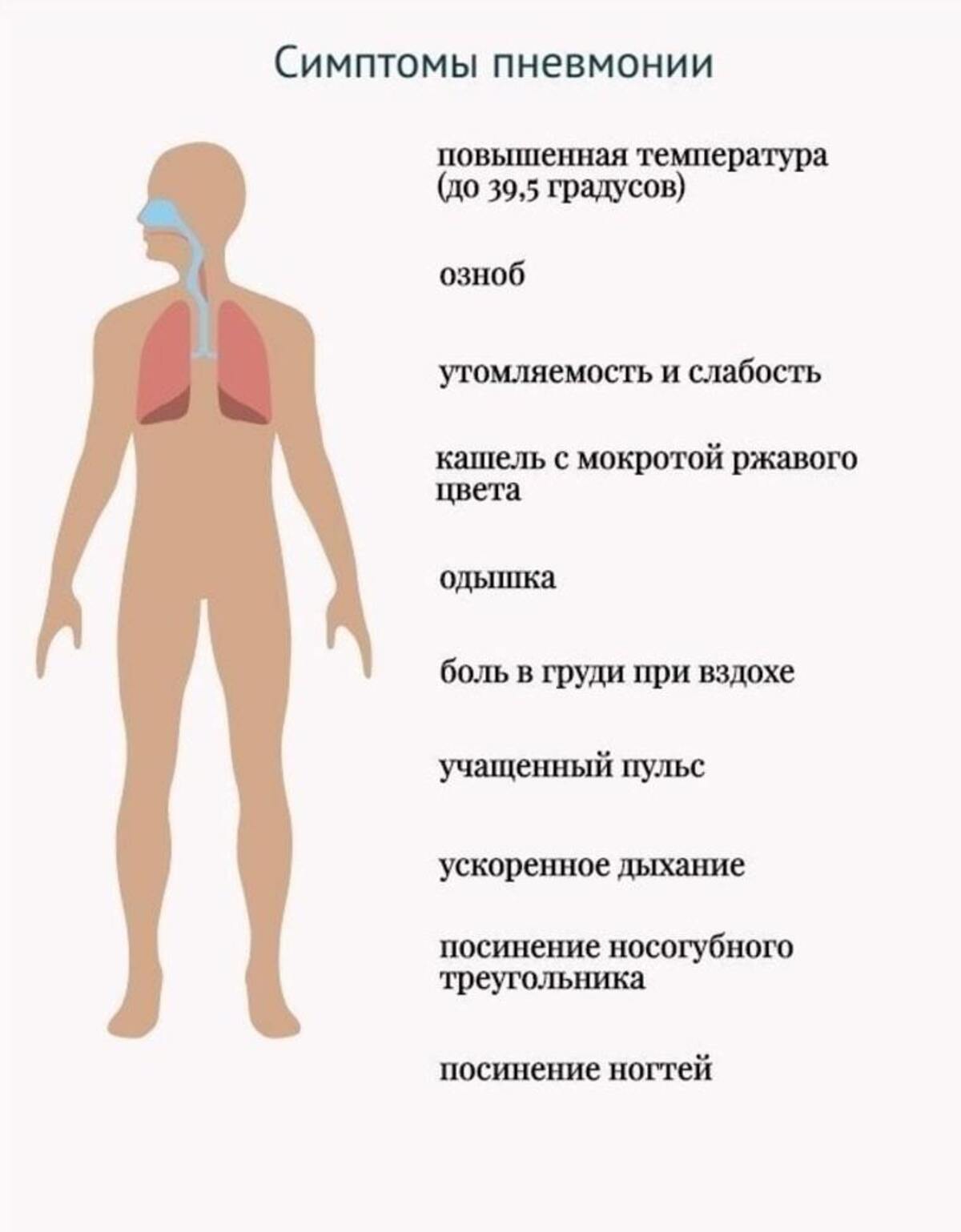
 Если же вы замечаете в моче тонкие жгутики крови или кровяные сгустки, отправляйтесь на медицинский прием немедленно.
Если же вы замечаете в моче тонкие жгутики крови или кровяные сгустки, отправляйтесь на медицинский прием немедленно.
 «Диванные эксперты» приводят в пример «данные» по смертям от ОРВИ, гриппа и прочим болезням, «раскрываются тайны» мирового заговора, очень много фейковой информации и слухов: «вот двоюродная племянница друга моего дедушки рассказала».
«Диванные эксперты» приводят в пример «данные» по смертям от ОРВИ, гриппа и прочим болезням, «раскрываются тайны» мирового заговора, очень много фейковой информации и слухов: «вот двоюродная племянница друга моего дедушки рассказала».
 Мы живем большей частью в Валенсии. Еще в феврале и даже в начале марта, когда в Китае вовсю бушевал вирус, в Испании жизнь текла своим чередом. Очень теплая зима. Днем температура поднималась до 25 градусов. Испанцы очень любят посиделки в кафе и барах, общение, всякие праздники. В их культуре нет чопорности, и двукратные поцелуи при встрече друзей и знакомых – старая и добрая традиция. Была.
Мы живем большей частью в Валенсии. Еще в феврале и даже в начале марта, когда в Китае вовсю бушевал вирус, в Испании жизнь текла своим чередом. Очень теплая зима. Днем температура поднималась до 25 градусов. Испанцы очень любят посиделки в кафе и барах, общение, всякие праздники. В их культуре нет чопорности, и двукратные поцелуи при встрече друзей и знакомых – старая и добрая традиция. Была.

 Зато к ночи появилось ощущение боли в горле. Но я посчитала, что это из-за холодного напитка, который я так быстро выпила.
Зато к ночи появилось ощущение боли в горле. Но я посчитала, что это из-за холодного напитка, который я так быстро выпила.
 Отойдите друг от друга! Это очень опасно!». Конечно, я не стала ничего кричать. Просто не было сил.
Отойдите друг от друга! Это очень опасно!». Конечно, я не стала ничего кричать. Просто не было сил.
 Каждый вечер перед сном уговариваю себя, что завтра будет легче. Врачи напоминают, что при ухудшении лучше звонить на горячую линию. Я придумываю оправдания себе, почему этого не делаю. Позвонила своим сестрам в Россию, с которыми не виделась уже несколько лет. В России все еще с сарказмом и иронией относятся к болезни. И это плохо.
Каждый вечер перед сном уговариваю себя, что завтра будет легче. Врачи напоминают, что при ухудшении лучше звонить на горячую линию. Я придумываю оправдания себе, почему этого не делаю. Позвонила своим сестрам в Россию, с которыми не виделась уже несколько лет. В России все еще с сарказмом и иронией относятся к болезни. И это плохо.
 Так плохо мне не было еще никогда в жизни. Муж требует, чтобы я позвонила на горячую линию скорой, или грозит это сделать сам. А мне страшно: языковой барьер, когда голова не работает. С большим трудом к трем часам ночи засыпаю, открыв двери на террасу, откуда поступают прохлада и свежий воздух.
Так плохо мне не было еще никогда в жизни. Муж требует, чтобы я позвонила на горячую линию скорой, или грозит это сделать сам. А мне страшно: языковой барьер, когда голова не работает. С большим трудом к трем часам ночи засыпаю, открыв двери на террасу, откуда поступают прохлада и свежий воздух.
 Мне звонят, чтобы я спустилась. Парень-водитель в экипировке почти космонавта дает мне новые перчатки. Едем в госпиталь. В Кастельоне, по сравнению со всей Испанией – не так много больных. Тут за все время эпидемии никто не умер от COVID-19. Здесь строят дополнительный блок больницы для зараженных, но бесконечные проливные дожди мешают завершить строительство. В госпитале все разгорожено на зоны, перекрытые толстым целлофаном. Меня проводят в зал, где я жду, когда меня примет доктор. Рядом (но дальше, чем 1,5 метра) сидит мама с дочкой. У девочки лет 7-ми, похоже, аппендицит – она жалуется на боли внизу живота, ее рвет, у нее температура. Девочку уводят. Это хорошо, что тут продолжают оказывать помощь экстренным больным. Доходит очередь до меня. Снова замеры температуры, давления, кислорода, пульса. Делают рентген. Пневмонии нет. И это – большая радость. Трудности в дыхании, как объясняет медик, вызваны двумя факторами: воспалена трахея – это тоже один из входов вируса в легкие, и от постоянного кашля в легких возникает спазм.
Мне звонят, чтобы я спустилась. Парень-водитель в экипировке почти космонавта дает мне новые перчатки. Едем в госпиталь. В Кастельоне, по сравнению со всей Испанией – не так много больных. Тут за все время эпидемии никто не умер от COVID-19. Здесь строят дополнительный блок больницы для зараженных, но бесконечные проливные дожди мешают завершить строительство. В госпитале все разгорожено на зоны, перекрытые толстым целлофаном. Меня проводят в зал, где я жду, когда меня примет доктор. Рядом (но дальше, чем 1,5 метра) сидит мама с дочкой. У девочки лет 7-ми, похоже, аппендицит – она жалуется на боли внизу живота, ее рвет, у нее температура. Девочку уводят. Это хорошо, что тут продолжают оказывать помощь экстренным больным. Доходит очередь до меня. Снова замеры температуры, давления, кислорода, пульса. Делают рентген. Пневмонии нет. И это – большая радость. Трудности в дыхании, как объясняет медик, вызваны двумя факторами: воспалена трахея – это тоже один из входов вируса в легкие, и от постоянного кашля в легких возникает спазм. Сейчас уже российские патологоанатомы говорят, что проблемы с дыханием у больных вызваны тем, что гемоглобин в крови, пораженный вирусом, не может доставлять кислород. Не знаю, что из всего этого правда. Мне предлагают заселиться в «палату». Это участок ординаторской, отделенный тонкой перегородкой. Больница переполнена. И если ночью привезут кого-то, кому будет требоваться кислород, меня переселят в «зал ожидания». Спазм с легких мне сняли, и дышать гораздо легче. Поэтому, чтобы не занимать место другого человека, принимаю решение ехать обратно. Тем более, что врач согласен, что у меня легкая форма. Мне не требуется интенсивная терапия. Сквозь отрытые двери других палат я вижу людей, подключенных к кислороду. Меня отпускают, но только с одним условием – тотальная самоизоляция в одной из комнат, никаких контактов в другими. На улицу – ни ногой. При любом ухудшении – возвращаться или вызывать скорую.
Сейчас уже российские патологоанатомы говорят, что проблемы с дыханием у больных вызваны тем, что гемоглобин в крови, пораженный вирусом, не может доставлять кислород. Не знаю, что из всего этого правда. Мне предлагают заселиться в «палату». Это участок ординаторской, отделенный тонкой перегородкой. Больница переполнена. И если ночью привезут кого-то, кому будет требоваться кислород, меня переселят в «зал ожидания». Спазм с легких мне сняли, и дышать гораздо легче. Поэтому, чтобы не занимать место другого человека, принимаю решение ехать обратно. Тем более, что врач согласен, что у меня легкая форма. Мне не требуется интенсивная терапия. Сквозь отрытые двери других палат я вижу людей, подключенных к кислороду. Меня отпускают, но только с одним условием – тотальная самоизоляция в одной из комнат, никаких контактов в другими. На улицу – ни ногой. При любом ухудшении – возвращаться или вызывать скорую.
 Дышать легче, хоть и немного. Кашель сохраняется, но стал продуктивным. Температура 37,2. Голова болит, и слабость. Трясучка внутри тоже сохраняется. Весь день провела в постели. Лишь к вечеру вышла на террасу, чтобы немного подышать свежим морским воздухом. Медики из местной поликлиники продолжают мониторить мое самочувствие. И я им очень благодарна. Они очень внимательны.
Дышать легче, хоть и немного. Кашель сохраняется, но стал продуктивным. Температура 37,2. Голова болит, и слабость. Трясучка внутри тоже сохраняется. Весь день провела в постели. Лишь к вечеру вышла на террасу, чтобы немного подышать свежим морским воздухом. Медики из местной поликлиники продолжают мониторить мое самочувствие. И я им очень благодарна. Они очень внимательны.
 Все еще болит голова, но температура уже ровно 37. Аппетит возвращается хуже, и это беспокоит врачей. Слабость тоже есть, но не такая критическая. Сегодня удалось даже погулять по террасе. А вечером вышла аплодировать вместе со всеми медикам.
Все еще болит голова, но температура уже ровно 37. Аппетит возвращается хуже, и это беспокоит врачей. Слабость тоже есть, но не такая критическая. Сегодня удалось даже погулять по террасе. А вечером вышла аплодировать вместе со всеми медикам.
 В Испании из-за сложностей с количеством больных диагностируют лишь тех, кому нужна экстренная помощь. Потом надо будет сдать еще один, чтобы подтвердить отрицательный. Но это не значит, что я смогу сразу выйти из карантина. После выздоровления человек остается заразным еще около двух недель.
В Испании из-за сложностей с количеством больных диагностируют лишь тех, кому нужна экстренная помощь. Потом надо будет сдать еще один, чтобы подтвердить отрицательный. Но это не значит, что я смогу сразу выйти из карантина. После выздоровления человек остается заразным еще около двух недель.
 Если вы внимательно прочитали, что я написала, то заметили, что были дни, когда мне казалось, что вирус отступил. Но потом он возвращался. Вот такой он коварный. Даже в один и тот же день, можешь чувствовать себя нормально, и в течение часа самочувствие резко ухудшается. Однако, если у меня до этого дня не случилось воспаления легких, я однозначно выжила.
Если вы внимательно прочитали, что я написала, то заметили, что были дни, когда мне казалось, что вирус отступил. Но потом он возвращался. Вот такой он коварный. Даже в один и тот же день, можешь чувствовать себя нормально, и в течение часа самочувствие резко ухудшается. Однако, если у меня до этого дня не случилось воспаления легких, я однозначно выжила.
 Точное количество переболевших-выживших можно будет определить после пандемии по наличию антител к вирусу в их крови. К сожалению, скорее всего, весь мир столкнется с тем, что будут находить одиноких умерших людей, которые не смогли дождаться или вызвать врача. Статистика будет ещё уточняться.
Точное количество переболевших-выживших можно будет определить после пандемии по наличию антител к вирусу в их крови. К сожалению, скорее всего, весь мир столкнется с тем, что будут находить одиноких умерших людей, которые не смогли дождаться или вызвать врача. Статистика будет ещё уточняться.
 После этого по необходимости подбирается специальное лечение.
После этого по необходимости подбирается специальное лечение. Основное отличие данного штамма от всех прочих – поражение легочной ткани. Основной процент скончавшихся больных составляют люди, заработавшие легочные осложнения в результате инфицирования. Пневмония, которую вызывает данный тип вируса, с трудом поддаётся лечению; H5N1 – не менее известный собрат, более известный в народе, как «Птичий грипп». Летальность достигает 70%. На сегодняшний день, устойчивость вируса к препаратам высока. И он продолжает. постоянную эволюцию; «В» — Грипп типа «В» является менее смертоносным, однако угрозу для жизни пациента недооценивать нельзя. Штамм практически не мутирует, в отличие от остальных типов вируса. Переносится заболевшими легче. Осложнения поддаются лечению проще, чем при остальных вирусных заражениях; «С» — Вирус этого типа протекает практически бессимптомно. Заболевшие гриппом С переносят вирус легко. Случаи заболевания редкие. Эпидемия вируса данного штамма практически невозможна. Вирусологи постоянно работают над модификацией вакцин от вирусной инфекции.
Основное отличие данного штамма от всех прочих – поражение легочной ткани. Основной процент скончавшихся больных составляют люди, заработавшие легочные осложнения в результате инфицирования. Пневмония, которую вызывает данный тип вируса, с трудом поддаётся лечению; H5N1 – не менее известный собрат, более известный в народе, как «Птичий грипп». Летальность достигает 70%. На сегодняшний день, устойчивость вируса к препаратам высока. И он продолжает. постоянную эволюцию; «В» — Грипп типа «В» является менее смертоносным, однако угрозу для жизни пациента недооценивать нельзя. Штамм практически не мутирует, в отличие от остальных типов вируса. Переносится заболевшими легче. Осложнения поддаются лечению проще, чем при остальных вирусных заражениях; «С» — Вирус этого типа протекает практически бессимптомно. Заболевшие гриппом С переносят вирус легко. Случаи заболевания редкие. Эпидемия вируса данного штамма практически невозможна. Вирусологи постоянно работают над модификацией вакцин от вирусной инфекции.
 Выделение возбудителя гриппа обычно заканчивается спустя неделю после заражения. Но, например, в случае пневмонии больной остается потенциально опасным в течение 2-3 недель.
Выделение возбудителя гриппа обычно заканчивается спустя неделю после заражения. Но, например, в случае пневмонии больной остается потенциально опасным в течение 2-3 недель.
 В старшем возрасте инфекции переносятся намного хуже, чем в юном. Для того чтобы обезопасить себя от инфицирования, или хотя бы уменьшить риск – необходимо вакцинироваться. Количество летальных исходов заболевших в пожилом возрасте гораздо выше, чем в молодом и среднем;
В старшем возрасте инфекции переносятся намного хуже, чем в юном. Для того чтобы обезопасить себя от инфицирования, или хотя бы уменьшить риск – необходимо вакцинироваться. Количество летальных исходов заболевших в пожилом возрасте гораздо выше, чем в молодом и среднем;

 Это может произойти от удара о мебель. Или, возможно, вы уронили что-то тяжелое на ногу. В таком случае меняет цвет не только ноготь, но и кожа вокруг. Появляется обычный синяк, зачастую весьма болезненный.
Это может произойти от удара о мебель. Или, возможно, вы уронили что-то тяжелое на ногу. В таком случае меняет цвет не только ноготь, но и кожа вокруг. Появляется обычный синяк, зачастую весьма болезненный. Это может произойти из-за воздействия химических растворов, например, марганцовки или некачественного лака для ногтей. В этом случае никакого чувства дискомфорта, кроме эстетического, не будет, и обращаться к врачу совсем не обязательно. Просто придется немного подождать, пока почерневшая часть сама отрастет. А чтобы скрыть такой цвет, наносите лак темного цвета. Как сделать педикюр в домашних условиях, описано в этой статье.
Это может произойти из-за воздействия химических растворов, например, марганцовки или некачественного лака для ногтей. В этом случае никакого чувства дискомфорта, кроме эстетического, не будет, и обращаться к врачу совсем не обязательно. Просто придется немного подождать, пока почерневшая часть сама отрастет. А чтобы скрыть такой цвет, наносите лак темного цвета. Как сделать педикюр в домашних условиях, описано в этой статье. Особенно уязвимы люди со слабым иммунитетом, беременные, подростки.
Особенно уязвимы люди со слабым иммунитетом, беременные, подростки. Что это значит, вы сможете узнать только после сдачи анализов и диагностики. Кстати, часто ногти чернеют и во время лечения химиотерапией.
Что это значит, вы сможете узнать только после сдачи анализов и диагностики. Кстати, часто ногти чернеют и во время лечения химиотерапией.
 А избавившись от первопричины, уже легче будет привести в порядок и ногтевую пластину.
А избавившись от первопричины, уже легче будет привести в порядок и ногтевую пластину. Только специалист может все сделать правильно, чтобы в дальнейшем он вырос не деформированным.
Только специалист может все сделать правильно, чтобы в дальнейшем он вырос не деформированным.
 В новой статье мы обсудим,
В новой статье мы обсудим, Обсудим, какие причины,
Обсудим, какие причины, Любое потемнение или пятна на их поверхности должны настораживать. Особенно, если таким изменениям не предшествовали травмы.
Любое потемнение или пятна на их поверхности должны настораживать. Особенно, если таким изменениям не предшествовали травмы. Если вы соблюдали необходимые меры гигиены, носили только качественную обувь, вовремя делали маникюр и педикюр, то все равно возможно, что причина изменения цвета кроется в грибковом поражении.
Если вы соблюдали необходимые меры гигиены, носили только качественную обувь, вовремя делали маникюр и педикюр, то все равно возможно, что причина изменения цвета кроется в грибковом поражении. Он проколет ноготь и выпустит кровь наружу. Ни в коем случае нельзя делать этого самостоятельно! Если ноготь на ноге или руке потемнел из-за ушиба, следуйте инструкции:
Он проколет ноготь и выпустит кровь наружу. Ни в коем случае нельзя делать этого самостоятельно! Если ноготь на ноге или руке потемнел из-за ушиба, следуйте инструкции: Разновидностей бактерий, вызывающих такое заболевание, существует много, а единого лекарства от них нет. Только лабораторные анализы могут выявить вид инфекции, а врач назначит адекватную терапию.
Разновидностей бактерий, вызывающих такое заболевание, существует много, а единого лекарства от них нет. Только лабораторные анализы могут выявить вид инфекции, а врач назначит адекватную терапию. Новая пластина вырастет красивой и здоровой. При выделении из поврежденного участка кожи гноя самолечение может оказаться опасным. Не рекомендуется назначать терапию самостоятельно, если ноготь потемнел из-за ухудшения состояния здоровья.
Новая пластина вырастет красивой и здоровой. При выделении из поврежденного участка кожи гноя самолечение может оказаться опасным. Не рекомендуется назначать терапию самостоятельно, если ноготь потемнел из-за ухудшения состояния здоровья. Нанесите ее на ногти и подождите, пока смесь не станет твердой.
Нанесите ее на ногти и подождите, пока смесь не станет твердой. Выясним, почему чернеют ногти на ногах, и как справиться с этой непростой подологической проблемой.
Выясним, почему чернеют ногти на ногах, и как справиться с этой непростой подологической проблемой.
 Теперь перейдем к способам восстановления здорового цвета.
Теперь перейдем к способам восстановления здорового цвета. Можно фиксировать отслаивающуюся пластину бинтом или лейкопластырем.
Можно фиксировать отслаивающуюся пластину бинтом или лейкопластырем. Перемешайте. Намажьте на отбеливаемый участок, держите полчаса.
Перемешайте. Намажьте на отбеливаемый участок, держите полчаса.
 Обратите внимание: боль можно уменьшить или убрать в положении стоя. Если лечь на спину, наклонить корпус вперед, или долго сидеть на жестком стуле, болевые ощущения станут острее и могут стать сильнее, когда человек будет вставать. Во время месячных или при занятиях сексом неприятные ощущения в копчиковой области могут обостриться, особенно, если пациент перенес тяжелое механическое повреждение. Возникают запоры, трудности с мочеиспусканием , нарушаются сексуальные функции. Эти факторы сильно влияют на эмоциональное состояние и могут привести к депрессии.
Обратите внимание: боль можно уменьшить или убрать в положении стоя. Если лечь на спину, наклонить корпус вперед, или долго сидеть на жестком стуле, болевые ощущения станут острее и могут стать сильнее, когда человек будет вставать. Во время месячных или при занятиях сексом неприятные ощущения в копчиковой области могут обостриться, особенно, если пациент перенес тяжелое механическое повреждение. Возникают запоры, трудности с мочеиспусканием , нарушаются сексуальные функции. Эти факторы сильно влияют на эмоциональное состояние и могут привести к депрессии.
 Натяжение сдавливает (ущемляет) нервные волокна, что приводит к боли в копчике, которые на медицинском языке называется «кокцигодинией». Также боль в копчике подразумевается при синдроме мышц тазового дна или при синдроме крестцово-копчикового сустава.
Натяжение сдавливает (ущемляет) нервные волокна, что приводит к боли в копчике, которые на медицинском языке называется «кокцигодинией». Также боль в копчике подразумевается при синдроме мышц тазового дна или при синдроме крестцово-копчикового сустава.

 Последние подвергаются пальпации через прямую кишку.
Последние подвергаются пальпации через прямую кишку.

 Процедура улучшает кровоток и оказывает положительное влияние на структуру костной ткани в области воздействия. Обезболивающий эффект достигается постепенно, поэтому необходимо курсовое лечение. Обычно достаточно 5-7 процедур с интервалом в неделю.
Процедура улучшает кровоток и оказывает положительное влияние на структуру костной ткани в области воздействия. Обезболивающий эффект достигается постепенно, поэтому необходимо курсовое лечение. Обычно достаточно 5-7 процедур с интервалом в неделю.
 Если боль слабая и не имеет очевидных причин, можно подождать несколько недель, прежде чем обращаться за медицинской помощью, отмечают ученые.
Если боль слабая и не имеет очевидных причин, можно подождать несколько недель, прежде чем обращаться за медицинской помощью, отмечают ученые. Даже незначительные повреждения могут иметь длительные неприятные последствия. Лица, получившие травму копчика в прошлом, могут бессознательно напрягать окружающие его мышцы или избегать упражнений. По мнению специалистов, это замедляет восстановление здоровья, приводит к ослаблению или травмам окружающих копчик мышц, а со временем может вызвать хроническую боль, даже когда первичное повреждение исправлено.
Даже незначительные повреждения могут иметь длительные неприятные последствия. Лица, получившие травму копчика в прошлом, могут бессознательно напрягать окружающие его мышцы или избегать упражнений. По мнению специалистов, это замедляет восстановление здоровья, приводит к ослаблению или травмам окружающих копчик мышц, а со временем может вызвать хроническую боль, даже когда первичное повреждение исправлено. Процедуру можно повторять несколько раз.
Процедуру можно повторять несколько раз.
 Причиной болезненных ощущений в этих случаях являются вывих или смещение копчика. Заболевание может проявиться и в том случае, если в мягких тканях в зоне расположения копчика появились рубцы, послужившие причиной возникновения воспаления мышц. Болезненные ощущения могут возникнуть спустя длительный временной интервал после получения травмы. По этой причине многие больные не связывают появившийся дискомфорт с болью в районе копчика, возникшей позднее. Поэтому так важно после получения травм обращаться в поликлинику, а не заниматься самолечением;
Причиной болезненных ощущений в этих случаях являются вывих или смещение копчика. Заболевание может проявиться и в том случае, если в мягких тканях в зоне расположения копчика появились рубцы, послужившие причиной возникновения воспаления мышц. Болезненные ощущения могут возникнуть спустя длительный временной интервал после получения травмы. По этой причине многие больные не связывают появившийся дискомфорт с болью в районе копчика, возникшей позднее. Поэтому так важно после получения травм обращаться в поликлинику, а не заниматься самолечением; Хронические запоры и поносы ведут к перенапряжению мышц тазового дна, что также приводит к возникновению кокцигодинии;
Хронические запоры и поносы ведут к перенапряжению мышц тазового дна, что также приводит к возникновению кокцигодинии;

 Широко применяют ультразвуковые технологии в сочетании с глюкокортикоидной терапией, обезболиванием и электролечением. Последняя техника основана на введении электрода в пространство прямой кишки. Хорошо помогают от мышечных спазмов массажи, подводное вытяжение, парафиновая аппликация. Задачей процедур является выправление или возвращение копчика в нормальное физиологическое состояние.
Широко применяют ультразвуковые технологии в сочетании с глюкокортикоидной терапией, обезболиванием и электролечением. Последняя техника основана на введении электрода в пространство прямой кишки. Хорошо помогают от мышечных спазмов массажи, подводное вытяжение, парафиновая аппликация. Задачей процедур является выправление или возвращение копчика в нормальное физиологическое состояние.
 Так что если предварительно не провести диагностику, можно начать лечить совершенно не ту болезнь. А для этого нужно вовремя обратиться к нужному специалисту.
Так что если предварительно не провести диагностику, можно начать лечить совершенно не ту болезнь. А для этого нужно вовремя обратиться к нужному специалисту.
 То есть кровь, несущая тканям кислород и питательные вещества, не дойдёт в нужных количествах к пальцам. Либо же нервные импульсы будут обработаны некорректно, и вы почувствуете онемение и покалывание.
То есть кровь, несущая тканям кислород и питательные вещества, не дойдёт в нужных количествах к пальцам. Либо же нервные импульсы будут обработаны некорректно, и вы почувствуете онемение и покалывание.
 Кроме того, пьянство само по себе может вызвать поражение периферических нервов — так называемую алкогольную невропатию.
Кроме того, пьянство само по себе может вызвать поражение периферических нервов — так называемую алкогольную невропатию.

 — Прим. авт.), приобретенное слабоумие (деменция), алкоголизм, последствия клещевого энцефалита, травма периферического нерва и некоторые другие. Также данное состояние может наблюдаться при патологии эндокринной системы (тиреотоксикоз, сахарный диабет), отравлении токсическими веществами, чрезмерном употреблении кофе, недостатке витамина В12, стрессе, чрезмерном физическом перенапряжении.
— Прим. авт.), приобретенное слабоумие (деменция), алкоголизм, последствия клещевого энцефалита, травма периферического нерва и некоторые другие. Также данное состояние может наблюдаться при патологии эндокринной системы (тиреотоксикоз, сахарный диабет), отравлении токсическими веществами, чрезмерном употреблении кофе, недостатке витамина В12, стрессе, чрезмерном физическом перенапряжении. Иногда с проблемой может справиться терапевт, если причина не в патологии нервной системы.
Иногда с проблемой может справиться терапевт, если причина не в патологии нервной системы.

 Но если смена позы не помогает избавиться от этого ощущения, и оно возникает достаточно часто – это нужно воспринимать, как сигнал того, что следует обратиться к доктору.
Но если смена позы не помогает избавиться от этого ощущения, и оно возникает достаточно часто – это нужно воспринимать, как сигнал того, что следует обратиться к доктору. Позже, боль появляется и днем, а особенно усиливается при поднятии рук вверх.
Позже, боль появляется и днем, а особенно усиливается при поднятии рук вверх.

 В таком случае нужно лечить основное заболевание: онемение уйдёт вместе с другими симптомами.
В таком случае нужно лечить основное заболевание: онемение уйдёт вместе с другими симптомами.



 Боли в запястье иногда появляются после травм, постепенно усиливаются и начинают мешать в повседневной жизни. Синдрому локтевого канала подвержены как мужчины, так и женщины старше 30 лет. Контрактура Дюпюитрена (ладонный фиброматоз) – безболезненное рубцовое перерождение и укорочение ладонных сухожилий – передается по наследству, чаще наблюдается у курящих, работающих физически мужчин старше 60 лет.
Боли в запястье иногда появляются после травм, постепенно усиливаются и начинают мешать в повседневной жизни. Синдрому локтевого канала подвержены как мужчины, так и женщины старше 30 лет. Контрактура Дюпюитрена (ладонный фиброматоз) – безболезненное рубцовое перерождение и укорочение ладонных сухожилий – передается по наследству, чаще наблюдается у курящих, работающих физически мужчин старше 60 лет.
 Из-за этого образования пациенты чаще всего обращаются к кистевому хирургу. На кисти как бы вырастает “шишка”, это очень пугает людей.
Из-за этого образования пациенты чаще всего обращаются к кистевому хирургу. На кисти как бы вырастает “шишка”, это очень пугает людей. Когда человек не обращается к врачу в связи с заболеваниями, проявляющимся онемением пальцев, ночными болями, нерв повреждается все больше – пальцы теряют чувствительность, начинают атрофироваться мышцы кисти, руки слабеют, становится трудно брать мелкие предметы, руки боятся холода. В таком случае даже после операции функция кисти может полностью не восстановиться. Если палец “застревает”, а болезнь прогрессирует – даже после операции движения могут остаться ограниченными.
Когда человек не обращается к врачу в связи с заболеваниями, проявляющимся онемением пальцев, ночными болями, нерв повреждается все больше – пальцы теряют чувствительность, начинают атрофироваться мышцы кисти, руки слабеют, становится трудно брать мелкие предметы, руки боятся холода. В таком случае даже после операции функция кисти может полностью не восстановиться. Если палец “застревает”, а болезнь прогрессирует – даже после операции движения могут остаться ограниченными./GettyImages-170510558-5b3a3d5e46e0fb003718c22a.jpg)

 Один лишь матрас не решит всех проблем
Один лишь матрас не решит всех проблем Именно поэтому оно заслуживает большего внимания.
Для достижения максимального ортопедического эффекта от использования инновационных оснований Lattoflex была разработана специальная серия матрасов. Фирменные матрасы Lattoflex в точности реагируют на различные варианты настройки основания, непосредственно и без потерь передавая их динамику лежащему. Таким образом, ортопедическое действие основания кровати не теряется, а трансформируется в непревзойдённый комфорт, значительно улучшая качество сна.
Именно поэтому оно заслуживает большего внимания.
Для достижения максимального ортопедического эффекта от использования инновационных оснований Lattoflex была разработана специальная серия матрасов. Фирменные матрасы Lattoflex в точности реагируют на различные варианты настройки основания, непосредственно и без потерь передавая их динамику лежащему. Таким образом, ортопедическое действие основания кровати не теряется, а трансформируется в непревзойдённый комфорт, значительно улучшая качество сна. Голова и шея не расслабляются
Голова и шея не расслабляются
 При недостаточной поддержке талии давление на спальное место в области таза увеличивается, а в позвоночнике образуется прогиб в поясничном отделе, который невозможно устранить без точечной поддержки. Во время сна неправильное положение позвоночника компенсируют мышцы спины, тем самым находясь в постоянном напряжении. О полном расслаблении во сне в таком случае не может быть и речи.
При недостаточной поддержке талии давление на спальное место в области таза увеличивается, а в позвоночнике образуется прогиб в поясничном отделе, который невозможно устранить без точечной поддержки. Во время сна неправильное положение позвоночника компенсируют мышцы спины, тем самым находясь в постоянном напряжении. О полном расслаблении во сне в таком случае не может быть и речи. Ведь с течением времени человек то прибавляет в весе, становясь тучным или набирая мышечную массу, то, наоборот, худеет. В процессе взросления/старения меняются и пропорции тела.
Ведь с течением времени человек то прибавляет в весе, становясь тучным или набирая мышечную массу, то, наоборот, худеет. В процессе взросления/старения меняются и пропорции тела.