Как вылечить ушиб: Как лечить ушибы (ног, пальцев рук, ребер, копчика) в домашних условиях
лечение, мази, медикаменты и рекомендации
Проблемы, связанные с ушибами и растяжениями, появляются практически у каждого человека. Травма может произойти неожиданно в самый неподходящий момент и в месте, где, казалось бы, и упасть негде. Можно получить повреждение на рабочем месте, дома, в лесу на пикнике или в собственном огороде. Если такая неприятность случилась, следует знать, что делать при сильном ушибе.

Первые действия
Получить ушиб достаточно просто. Стоит только проявить неосторожность, и травма обеспечена. Это может случиться как во время спортивной тренировки, так и дома. Незначительное повреждение не требует обязательного посещения травмпункта. Важно, чтобы действия при ушибе были четкими и последовательными.
Алгоритм оказания помощи на начальном этапе должен быть следующим:
- Холодный компресс. Процедура охлаждения сразу после травмы очень важна. Холод поможет избежать обширного отека и большой гематомы. Для процедуры достаточно 10-15 минут. Через час манипуляцию необходимо повторить.
- Повязка. Всегда возникает сомнение, нужна ли повязка при ушибах. При необходимости можно воспользоваться эластичным бинтом. Но повязка не должна стеснять движений.
- Комфортное положение. В первый день после травмы пострадавшему нужен покой. Рекомендуется полностью избегать физической активности.
- Обезболивающие препараты. Для того чтобы снизить болевой синдром, нужно принять таблетку анальгетика.
Если травма достаточно серьезная, рекомендуется обратиться в медицинское учреждение. Особенно важно проконсультироваться с врачом, если у пострадавшего диагностируется общая слабость или головокружение. Любые тревожные симптомы – это повод обратиться к специалисту.
Когда надо обращаться к травматологу
Образование синяка считается основным признаком ушиба, который происходит при падении и столкновении с твёрдым предметом. В результате такой травмы мягкие ткани сдавливаются, и происходит разрыв капилляров. Признаками повреждения также являются болезненность и припухлость кожи.
Если травма без сильных ушибов, то лечиться можно самостоятельно. Но есть ряд тревожных симптомов, которые нельзя оставлять без внимания. Следующие признаки требуют обязательной врачебной консультации:
- Удар в грудную клетку. Если начались сбои в сердечном ритме, а пострадавший побледнел, такая травма может стать причиной остановки сердца.
- Ушиб головы. После происшествия человека начало подташнивать, у него сильная слабость и головокружение, следует заподозрить сотрясение мозга.
- Повреждение спины. В случае нарушения координации и движения верхних и нижних конечностей есть подозрение, что у пострадавшего поврежден спинной мозг. При появлении одышки и кашля с кровью речь обычно идет об ушибе лёгкого.
- Ушиб конечности. Обширный отек и невозможность согнуть травмированную ногу или руку – это показатель разрыва связок или перелома.
- Травма живота. Если после удара пострадавший сильно побледнел и покрылся холодным потом, это очень тревожный признак. Также должны насторожить такие симптомы как резкая слабость и шум в ушах. Ухудшение состояния пострадавшего человека может быть из-за внутреннего кровотечения, вызванного повреждением жизненно важных органов.

От того, какие действия будут предприняты при сильных ушибах, зависит состояние пострадавшего. Грамотно оказанная экстренная помощь поможет быстрее восстановиться после травмы.
Причины ушибов и симптоматика
Ушибы могут возникать неожиданно при разных обстоятельствах. Очень часто они требуют оказания медицинской помощи. Если человек получил ушиб, вполне естественно возникает вопрос, что делать в подобной ситуации. Травма, полученная в быту или на производстве, может стать причиной серьезных осложнений и иногда даже грозит потерей трудоспособности на определенный период времени.
Такое повреждение чаще всего затрагивает только мягкие ткани, включая подкожную клетчатку и сосуды. В результате у пострадавшего диагностируются синяки, кровоподтеки и припухлость в травмированной части тела. Важно знать алгоритм оказания экстренной помощи, и что наложить при ушибе до того, как будет проведен осмотр специалистом.
Причиной повреждения любой части тела может стать:
- падение с большой высоты;
- сильный удар во время драки;
- дорожно-транспортное происшествие;
- неудачное приземление при прыжке.
Независимо от того, куда направляется человек, следует всегда проявлять осторожность. Это даст возможность избежать неприятных последствий. Если же все-таки травма произошла, то важно знать, как облегчить состояние пострадавшего при ушибах, и что делать в первые минуты после получения повреждения.
Легкая степень травмы не требует обязательной консультации специалиста или госпитализации. Такая помощь может быть оказана самостоятельно, достаточно только точно знать, что помогает от ушибов. Пострадавшему следует обеспечить покой и охлаждающий компресс. Холод способствует сокращению сосудов, в результате чего снижается риск получить осложнение в виде гематомы и отечности.
Применение лекарственных препаратов оправдано только на третьи сутки после травмы в случае сильной боли, обширного отека и появления синяков. Если неприятные симптомы сильно выражены, то рекомендуется проконсультироваться с травматологом. Врач объяснит, что делать, если травма серьезная, и назначит диагностическое обследование для подтверждения ушиба. Иногда выявить нарушение целостности костей, мышц и сухожилий можно только после проведения специальной диагностики.
Какие мази эффективны при ушибах
Ушибы и мелкие травмы сопровождают человека на протяжении всей жизни. Такого рода повреждения могут произойти с людьми всех возрастов, но есть категория людей, которая считается самой уязвимой. Больше всего рискуют получить травму:
- дети младшего возраста;
- подростки;
- пожилые люди;
- люди, ведущие активный образ жизни.
Поэтому важно знать, что надо делать при ушибах. Осложнения после травмы могут быть очень серьезными, не стоит запускать лечение. Экстренная помощь должна быть оказана своевременно, после чего следует пройти терапевтический курс под контролем травматолога.
После осмотра врач объяснит, как быстро лечить ушибы. При таких повреждениях специалисты обычно назначают мази и гели, помогающие обезболить, облегчить общее состояние пациента и устранить все неприятные симптомы. Условно препараты делятся на четыре категории:
- Противовоспалительные средства. Мази с таким эффектом производятся на основе ибупрофена или троксевазина. Основная задача таких средств – это снять отек мягких тканей и уменьшить воспалительный процесс.
- Охлаждающие средства. Главные компоненты таких гелей – ментол и арника, поэтому их рекомендуется применять на начальном этапе в качестве экстренной помощи. Они препятствуют появлению обширных гематом и способствуют снижению болезненных проявлений.
- Рассасывающие средства. Основной компонент мазей с таким эффектом – бодяга. Это вещество помогает уменьшить отечность. После курса применения гематомы быстрей рассасываются. Также эффективными будут препараты с экстрактом пиявок, благодаря чему улучшается кровоток в зоне воздействия. В результате отеки и синяки рассасываются намного быстрее.
- Разогревающие средства. Для производства мазей и гелей используют пчелиный или змеиный яд, жгучий перец. Такие препараты можно применять только через два дня после получения травмы. Средства способствуют уменьшению кровоподтеков и синяков.

Если своевременно начать лечение, кровоток в мягких тканях восстановится быстрее. В результате это снизит болевой синдром и уменьшит припухлость. Но следует помнить, что в случае острой травмы категорически запрещается применять средства с разогревающим или раздражающим эффектом. На начальном этапе можно использовать только крема и мази, снимающие воспаление и боль.
Как выбрать мазь
При сильных ушибах следует обратиться в травматологическое отделение, и врач проконсультирует, что помогает в таких случаях. Выбор мази или геля – это прерогатива травматолога. Он назначит препарат от ушибов только после осмотра и диагностического обследования, когда будет исключена более серьезная травма. При подозрении на растяжение или разрыв связок врач назначит дополнительное обследование, после которого уже можно приступать к терапевтическому курсу по восстановлению после травмы.
После того как будет назначено средство, следует узнать, как быстро вылечить ушиб, и как правильно использовать мазь для лечения ушибов. Рекомендуется строго придерживаться следующих правил применения гелей и кремов:
- Перед началом лечения следует внимательно изучить инструкцию, обращая внимание на способ применения и противопоказания.
- Не растирать при ушибе средство очень интенсивно. Все движения должны быть легкими и только слегка массирующими.
- Ни в коем случае не наносить мазь на кожу, на которой после травмы остались ссадины и ранки.
- Если после применения геля на коже появилось раздражение или покраснение, следует отказаться от применения средства и обратиться за консультацией к лечащему врачу. Аллергическая реакция может спровоцировать ухудшение состояния пострадавшего.
- При наличии противопоказаний препаратом пользоваться нельзя. Обо всех своих патологиях необходимо проинформировать врача.

Травматолог будет подбирать медикаментозное средство в зависимости от интенсивности болевого синдрома и других проявлений ушиба. Сильный ушиб становится причиной повреждения сосудов и капилляров, и гипоксии мягких тканей. На фоне таких симптомов развивается отек, ухудшается кровоток и проявляется сильная боль после травмы.
В результате нарушается питание тканей, что приводит к замедлению всех восстановительных процессов. Поэтому врач подберет лечебные кремы и мази для улучшения состояния пострадавшего. Действие медикаментозных препаратов направлено на:
- купирование боли;
- рассасывание синяков;
- уменьшение отека;
- снятие воспаления;
- активизацию кровообращения;
- уменьшение покраснения кожи в месте удара;
- стимуляцию регенерации тканей;
- ускорение резорбции.
Дополнительно врач назначит пероральные формы лекарств, так как лечение должно проводиться в комплексе. Такой подход даст хороший результат, и пострадавший быстрее восстановится
Мази с противовоспалительным эффектом
После того как пройдет острый период, необходимо приступать к лечению и восстановлению травмированной части тела. Травматолог назначит противовоспалительные препараты и проконсультирует, как правильно лечить сильный ушиб. Устранить болевой синдром и уменьшить припухлость помогают средства, содержащие противовоспалительные вещества.
Мази с таким эффектом укрепляют сосуды и улучшают микроциркуляцию:
- Диклофенак. Активное вещество мази – натрия диклофенак. Средство эффективно купирует воспалительный процесс и уменьшает припухлость в поврежденной зоне. Препарат обычно назначают в качестве лечения при сильном ушибе с отеком. После нанесения мази уменьшается боль, исчезает скованность травмированного сустава, нормализуется двигательная активность. Средство можно применять детям старше 6 лет.
- Ибупрофен. Быстро лечить ушибы можно при помощи этого нестероидного противовоспалительного препарата. Использовать средство можно только в случае отсутствия ссадин и царапин на коже. Мазь оказывает противовоспалительное и анальгезирующее действие. Препарат не назначают детям младшего возраста.

Курс лечения обычно составляет одну неделю. В случае травмы с осложнением травматолог определит, сколько времени лечится ушиб.
Мази с охлаждающим эффектом
Сразу после получения травмы следует проконсультироваться со специалистом. Не рекомендуется заниматься самолечением. Сильные ушибы могут быть опасны, и только травматолог знает, как и чем лечить такой вид повреждения. На первом этапе терапии необходимо применять мази с охлаждающим эффектом.
Такие препараты помогут купировать болевой синдром за счет входящих в их состав следующих компонентов:
- ментола;
- мяты;
- эфирных масел;
- анальгетиков.
Наносить такие мази следует с осторожностью. Если травма свежая, то не рекомендуется интенсивно втирать средство, так как это может стать причиной гиперемии мягких тканей. Охлаждающие гели быстро всасываются и обезболивают место ушиба.
К таким препаратам относятся следующие мази:
- Мазь Бом-Бенге. Охлаждающий эффект средства достигается благодаря таким компонентам как ментол и мята. Рацементол обеспечивает всасывание всех активных веществ препарата. Метиловый эфир салициловой кислоты укрепляет капилляры и активизирует микроциркуляцию крови. Благодаря антисептическому действию ментола интенсивно подавляется активный рост бактерий. В результате после нанесения мази на место ушиба уменьшаются болезненные ощущения. При ушибах не всегда нужна тугая повязка, но после нанесения этого препарата рекомендуется травмированную часть тела перебинтовать. При наличии ран средство применять нельзя. В случае появления раздражения в виде сыпи и покраснения от использования мази следует отказаться и проконсультироваться с лечащим врачом.
- Дип Рилиф. В состав геля входят два важных компонента – ибупрофен и ментол природного происхождения. Благодаря этим активным веществам средство оказывает раздражающий, обезболивающий и охлаждающий эффект. Следует сразу же после осмотра проконсультироваться у травматолога, нужна ли тугая повязка при ушибе, так как обычно после применения этого геля она не требуется. На место нанесения средства нельзя накладывать герметичную повязку. В случае возникновения побочной реакции в виде раздражения и сыпи использование препарата следует прекратить. Гель несовместим с другими лекарственными средствами местного применения.
Подбирать мазь должен врач. Он подскажет, что нужно делать при ушибах, и как правильно наносить средство с охлаждающим эффектом.
Мази с рассасывающим эффектом
Обычно после сильного ушиба остаются синяки и кровоподтеки. Для того чтобы избавиться от них, следует применять мази с рассасывающим эффектом. Лечащий врач расскажет, чем можно помазать ушиб на ноге, чтобы гематома как можно быстрее рассосалась. С этой же целью можно использовать следующие препараты:
- Бадяга. При сильном ушибе все действия должны быть направлены на уменьшение припухлости и рассасывание гематомы, поэтому рекомендуется воспользоваться этим гелем. Препарат обладает антисептическим, бактерицидным, активным рассасывающим и противоотечным действием. Средство способствует расширению кровеносных сосудов, активизации кровоснабжения и снижению боли. Дополнительно гель обеспечивает глубокое очищающее и восстанавливающее воздействие. Следует протестировать средство перед началом терапевтического курса. Покраснение кожи и зуд будут свидетельствовать об индивидуальной непереносимости активного вещества.
- Синяк-Off. Гель действует быстро и локально, отлично справляясь с синяками и кровоподтеками. Рассасывание гематом происходит за счет экстрактов медицинской пиявки и пентоксифина. Эти вещества нормализуют микроциркуляцию и лимфодренаж в поврежденных слоях кожи. Средство легко наносится массирующими движениями на зону ушиба. После нескольких применений уменьшаются кровоподтеки и припухлость.
- Гирудалгон. Основные компоненты геля – эфирное масло уральской пихты, экстракт медицинской пиявки, камфора и экстракт красного стручкового перца. Благодаря экстракту перца активизируется кровообращение в очаге воспаления. Камфора оказывает охлаждающее и отвлекающее действие, расширяя при этом микрососуды. После терапевтического курса уменьшится воспалительный процесс, спадет отек, нормализуется микроциркуляция, пройдут боли в суставах, мышцах и связках.
После того как травматолог подберет подходящую мазь, он объяснит, как обрабатывать ушибы.
Мази с разогревающим эффектом
Разогревающие средства применяют только через 48 часов после травмы. Сначала следует снять все острые проявления после травмы, и только потом врач назначит мази с тепловым эффектом, и подскажет, как обращаться с ушибом на следующем этапе лечения. Задача таких препаратов заключается в повышении гиперемии мягких тканей и активизации теплообмена.
Основными компонентами таких мазей являются:
- экстракт жгучего перца;
- пчелиный яд;
- змеиный яд.
Природные компоненты помогают не только быстрее восстановиться, но и избежать серьезных осложнений. Хорошо себя зарекомендовали следующие препараты:
- Випратокс. Препарат выпускается на основе сразу нескольких ядов разных змей. Рекомендуется наносить средство легкими массажными движениями. Необходимо избегать попадания мази на слизистую оболочку глаз и носа. Перед первым применением средства рекомендуется его протестировать на коже тыльной стороны руки, для того чтобы убедиться в отсутствии аллергической реакции.
- Апизартрон. Обезболивающий и разогревающий эффект достигается благодаря тому, что в составе мази есть пчелиный яд. Облегчение наступает быстро. Сразу же после нанесения средства на место ушиба. Дополнительно препарат обладает регенерирующим свойством. Курс лечения при помощи этой мази поможет избавиться от болей, припухлости и отека. Пчелиный яд способствует рассасыванию синяков и выведению токсинов. Результативность средства очень высокая. После лечения восстановится обмен веществ в тканях, а также уменьшатся рубцы на коже. Но если у пострадавшего есть аллергия на продукты пчеловодства, то от использования препарата следует отказаться.
- Эфкамон. Кроме камфоры и ментола в состав средства входят три масла: горчичное, гвоздичное и эвкалиптовое. Еще одним природным компонентом мази является настойка стручкового перца. Благодаря такому составу после курса применения значительно улучшается кровообращение и купируется болевой синдром. Место травмы хорошо согревается, благодаря чему снимается мышечное напряжение. При наличии ранок средство применять нельзя. После нанесения мази следует хорошо вымыть руки.

На этом этапе уже не нужна повязка при ушибе, при применении мазей с согревающим эффектом эластичный бинт не используют. Если после травмы на коже остались ссадины и царапины, препараты с разогревающим эффектом применять нельзя. Следует поинтересоваться у специалиста, чем можно обработать ушибы.
Медикаментозные препараты
В первое время после получения травмы ушибленное место очень сильно болит. Кроме мазей для локального применения врач назначает лекарства, облегчающие состояние пострадавшего. Травматолог решает, что надо пить от ушибов травмированному человеку. Не стоит глотать первые попавшие под руку таблетки.
Для купирования болевого синдрома обычно назначают обезболивающие препараты:
- Кетанов. Болеутоляющий препарат очень эффективный. Эти таблетки могут применяться не только при сильных ушибах, но и при вывихах и растяжениях связок. Лекарство следует пить только на протяжении первых двух дней. Дозировку назначает лечащий врач, и ее увеличивать категорически запрещается. Препарат не назначают детям младшего возраста и беременным женщинам. Тошнота, сонливость и нервозность являются побочными действиями.
- Ибупрофен. На консультации травматолог всегда объясняет, что из медикаментозных препаратов пьют при ушибах. Это средство не только обезболивает, но и снимает воспаление и сбивает температуру. При заболеваниях желудка препарат не назначают. Побочные эффекты могут проявиться в виде расстройства кишечника, тошноты или рвоты.
- Диклофенак. Если встает вопрос, чем обезболить сильный ушиб, то можно воспользоваться этим препаратом. Терапевтический курс включает не только прием таблеток, но и применение раствора для инъекций. Лекарство обладает обезболивающим и противовоспалительным эффектом. С осторожностью его следует принимать лицам, склонным к аллергии. Препарат не назначают женщинам на последних месяцах беременности и кормящим матерям.

Если травма произошла в лесу, на спортивной площадке или в другом отдаленном месте, и нет с собой одного из этих препаратов, то можно выпить таблетку обычного Парацетамола. Это поможет притупить боль. Действие лекарства рассчитано на 3-4 часа, но этого времени достаточно, чтобы добраться до травмпункта.
Методы избавления от синяков
Лечение ушиба зависит от правильного подбора мази, но что делать, если гематома быстро не рассасывается. Рекомендуется делать специальные процедуры, помогающих ускорить процесс исчезновения гематом. Цель таких манипуляций заключается в расширении стенок сосудов. Приступать к подобной терапии разрешается только через 48 часов после получения травмы.
Убрать синяки и кровоподтеки можно при помощи следующих процедур:
- Теплые ванны. Водные процедуры дают возможность максимально расслабить мышцы, что будет способствовать расширению сосудов. В теплую воду рекомендуется добавить несколько капель эфирного масла розмарина или лаванды.
- Массаж. Круговые движения должны быть легкими и аккуратными. Такая процедура улучшит циркуляцию венозной крови и будет способствовать ее полному оттоку.
- Элементы зарядки. Все движения должны быть осторожными. Легкие сгибания и разгибания суставов приведут к сжиманию кровеносных сосудов.
Если гематома при сильном ушибе не проходит, травматолог подскажет, что делать. В особо сложных случаях проблема решается хирургическим путем. Чаще всего оперативное вмешательство требуется при травмах стопы, плеча или предплечья.
Лечение домашними методами
После травмы всегда проявляется боль и припухлость, а в зоне местного воздействия образуется гематома. Получив сильный ушиб, пострадавший задумывается о том, что делать в домашних условиях для устранения неприятных симптомов. Прежде всего, следует посетить травматолога, чтобы исключить повреждение внутренних органов, разрыв связки или закрытый перелом.
Если подозрения не подтвердились, то лечением ушиба можно заниматься самостоятельно в домашних условиях. Быстро восстановиться можно только при условии проведения полного курса лечебных процедур. Методы народной медицины также необходимо согласовывать с лечащим врачом. Если придерживаться всех рекомендаций, будет обеспечен стабильный положительный результат.
Целебные средства легко приготовить самостоятельно. Народные рецепты основываются на использовании растительных и эфирных масел, лекарственных трав, продуктов пчеловодства. Некоторые компоненты всегда есть под рукой на кухне.
Для рассасывания синяков рекомендуется воспользоваться следующими рецептами:
- Яблочный уксус. Если в доме есть это эффективное средство, решить вопрос, как вылечить сильный ушиб, будет просто. Необходимо сделать компресс. На один стакан уксуса берут одну чайную ложку соли, и хорошо размешивают. Затем в полученный раствор добавляют две капли йода. Кусок марли смачивают в жидкости и прикладывают к ушибленному месту. Сверху компресс следует накрыть грелкой со льдом. Рекомендуется зафиксировать компресс при помощи эластичного бинта. Для процедуры достаточно четверть часа. Через пару часов манипуляцию можно повторить.
- Репчатый лук. Бороться с кровоподтеками можно при помощи компресса из луковой кашицы. Несколько процедур улучшат состояние кожи после травмы.
- Трава донника. Синяки быстрее рассасываются, если делать компрессы с настоем этой травы. На один стакан крутого кипятка потребуется две столовые ложки сухой измельченной растительной массы. Дать настояться раствору в течение получаса, после чего смочить кусок хлопчатобумажной ткани и приложить к поврежденной части тела.
- Лен. Семена льна следует измельчить в блендере, после чего добавить оливковое масло. Полученная масса должна иметь консистенцию густой сметаны. Смесь аккуратно нанести на травмированное место и укутать пленкой. Длительность процедуры – один час. Смывать массу следует теплой водой.
Примочки с лечебными травами рекомендуется делать вечером перед сном. Так как некоторые травы и эфирные масла могут стать причиной аллергии, необходимо проконсультироваться с врачом по поводу противопоказаний к ушибу.
Что нельзя делать при ушибе
Самой главной ошибкой при любой травме считается отказ от посещения медицинского учреждения и консультации врача. Даже при незначительной припухлости мягких тканей рекомендуется показать ушиб травматологу.
Тревожным симптомом будет усиление боли через несколько часов после повреждения и нарушение подвижности конечности. Это повод посетить травматологическое отделение. Врач не только назначит необходимое лечение, но и проконсультирует по поводу противопоказаний при ушибе. Важно придерживаться определенных правил:
- Транспортировка. Если нет полной уверенности, что пострадавший отделался только ушибом, не стоит рисковать и перевозить его самостоятельно в больницу. Возможно у него перелом или вывих, поэтому рекомендуется вызвать скорую помощь.
- Вправление конечности. Если травмированная рука или нога выглядит непривычно, нельзя пытаться вправить сустав самостоятельно. Необходимо дождаться приезда специалиста. Из-за неквалифицированной помощи состояние пострадавшего может резко ухудшиться.
- Медикаментозные препараты. Если неизвестна реакция травмированного человека на анальгетик, не стоит давать ему выпить таблетку. Это может спровоцировать анафилактический шок.
Вывод может быть только один: необходимо посетить травматолога в обязательном порядке. Сильный ушиб требует контроля со стороны специалиста, который подскажет, что делать, чтобы быстрее восстановиться. Реабилитация при ушибах важна и нужна. Она поможет вернуть обычную физическую активность и избежать осложнений в будущем.
Интересное видео
Чаще всего среди травм опорно-двигательного аппарата встречаются ушибы. В области травмы обязательно образовывается гематома, появляется отек и возникают болезненные ощущения, усиливающиеся при ощупывании. Срочная помощь травматолога требуется в случае серьезного повреждения. При легкой степени травмы достаточно приложить лед. Так как такой вид повреждения встречается довольно часто, следует все про ушибы знать.

Классификация травм
Любая травма – это повреждение целостности тканей и органов в результате воздействия факторов внешней среды. При ушибах кожа чаще всего остается целой, но иногда бывают ссадины и царапины.
По общей классификации все травмы делятся на два типа:
- Острая травма. Воздействие внешнего фактора на определенную часть человеческого тела было одномоментным. В результате удара или падения была нарушена структура тканей, и пострадали функции поврежденной части тела.
- Хроническая травма. Повреждение возникает из-за многократного воздействия одного и того же травмирующего фактора.
Ушиб становится причиной частичного разрушения подкожно-жировой клетчатки, кровеносных сосудов и мышечных волокон. Боль в зоне повреждения и кровоподтек – это основные симптомы ушиба. Подкожное колебание излившейся в мягкие ткани крови – это флюктуация, которая определяется в случае образования гематомы.
Обстоятельства получения любой травмы могут быть разными. Ушиб может произойти:
- в быту;
- на производстве;
- во время спортивной тренировки;
- в дорожно-транспортном происшествии;
- во время драки.
Наличие или отсутствие повреждения целостности кожного покрова делит травмы на открытые и закрытые.
Все ушибы могут делиться по объему поражения, таким образом, типы ушибов бывают:
- Изолированные. В результате травмы повреждается только одна часть тела в пределах одного сегмента опорно-двигательного аппарата.
- Множественные. Нескольких сегментов конечностей имеют повреждения. Такие ушибы обычно происходят при падении с большой высоты или во время аварии на дороге.
- Сочетанные. Это всегда подразумеваются сильные ушибы, и их последствия могут быть очень серьезными. Это связано с тем, что одновременно повреждаются как внутренние органы, так и опорно-двигательный аппарат.
Обычно любое повреждение сопровождается припухлостью и развитием воспалительного процесса в травмированной зоне. Знание видов ушибов и умение оказать первую помощь – это важные навыки, но пострадавшего следует в любом случае доставить в медицинское учреждение. Если человек получил травму, то первым делом возникает вопрос, куда обращаться при ушибах. Пострадавшего следует отправить в травмпункт, где его осмотрит специалист.
Клиническая картина
Симптоматика ушибов может отличаться в зависимости от того, какая часть тела травмирована. Но при этом есть общие признаки ушиба, которые диагностируются у всех пострадавших. В момент получения травмы возникает болевой синдром, неприятные последствия которого могут проявляться на протяжении нескольких дней.

Если сила удара была большой, то будет наблюдаться формирование гематомы. Появление кровоподтеков и синяков связанно с нарушением целостности мелких сосудов. Одним из типичных симптомов ушиба является отек, который может быть ограниченным или обширным. Это зависит от степени травмы. Если повреждение связано с конечностями, то часто пациент страдает от болезненности при движении.
Обычно в травмированной зоне наблюдается покраснение кожных покровов и локальное повышение температуры. Признаки повреждения при ушибе будут зависеть, насколько повреждена та или иная часть тела. Чем тяжелее и серьезнее будет травма, тем более выраженной будет клиническая картина. При проявлении серьезных симптомов следует помочь пострадавшему добраться до медицинского учреждения или вызвать скорую помощь.
Сильная бледность, головокружение, полуобморочное состояние или резкая тошнота считаются показателем того, что травмированный человек нуждается в специализированном лечении в травматологическом отделении под присмотром врача.
Степени ушибов
Любое неосторожное движение может закончиться травмой. Каждый человек время от времени сталкивается с повреждениями различных частей тела. И все знают, куда обратиться с ушибом. Но далеко не каждый пострадавший понимает, что даже легкую травму в виде синяка или кровоподтека следует обязательно лечить. Многие просто ждут, когда все само заживет. С любой травмой необходимо обращаться в медицинское учреждение.
Принято классифицировать четыре степени ушибов:
- I степень. Это легкая травма, не требующая специального лечения. Все симптомы пройдут через три или максимум четыре дня. В зоне ушиба диагностируются незначительные повреждения в виде припухлости и синяка, могут быть неглубокие ссадины или царапины.
- II степень. Клиническая картина характеризуется большим отеком и наличием гематомы. Это связано с тем, что ушиб такой степени сопровождается разрывом мышечных тканей.
- III степень. Проявление ушибов такой степени более ярко выражено, так как происходит повреждение не только верхних тканей, но и сухожилий и мышечного волокна. Дополнительно травма может сопровождаться более серьезными повреждениями, например, разрывом связок или вывихом.
- IV степень. Симптоматика выражается в обширном отеке, огромных размерах гематоме, болевом шоке. Это самая тяжелая форма травмы, при которой жизнедеятельность внутренних органов и систем нарушена. В таких случаях без госпитализации пострадавшего в травматологическое отделение не обойтись.
Помощь при ушибах зависит от того, какая часть тела была повреждена и от видов травмы. Самостоятельно лечить ушиб можно только с признаками незначительного повреждения. Травмы средней и тяжелой степени требуют консультации специалиста, поэтому важно знать, куда следует обращаться с ушибами. С любым повреждением надо отправляться в травмпункт, где окажут необходимую медицинскую помощь.
Оказание экстренной помощи
Если выраженных симптомов переломов, вывихов, разрывов связок не наблюдается, тогда нужно самостоятельно оказать первую помощь, которая поможет устранить боль и не допустить сильного отека или гематомы в месте повреждения.
Неотложная медицинская помощь при травмах имеет первостепенное значение. Пострадавшего должен осмотреть специалист, чтобы точно определить, нет ли серьезных повреждений опорно-двигательного аппарата. До момента приезда скорой помощи пострадавшему следует оказать экстренную помощь.
Несмотря на то, что бывают разные виды ушибов, первая помощь подразумевает четкий алгоритм действий:
- Осмотр. Необходимо тщательно осмотреть потерпевшего, нет ли у него выраженных симптомов вывихов, разрывов связок или переломов.
- Покой. Следует помочь травмированному человеку принять комфортную для него позицию. Для пострадавшего важен покой, ему надо избегать любой физической активности.
- Охлаждение места травмы. К месту ушиба необходимо приложить холодный предмет. Если под рукой нет кусочков льда или грелки с холодной водой, можно воспользоваться любым замороженным продуктом из морозильной камеры. Также подойдет обычная бутылка с ледяной водой. Чтобы исключить обморожение, компресс делают на протяжении 10-15 минут. Лед нельзя прикладывать к голой коже. Холод поможет не только избежать обширной отечности и гематомы, но и уменьшит болезненные проявления.
- Повязка. Использование тугой повязки также поможет минимизировать разрастание отека. Это можно сделать при помощи эластичного бинта. Но повязка не должна стеснять движения конечности, иначе состояние пострадавшего только ухудшится.
- Положение. Сразу после получения повреждения пострадавшую часть тела следует приподнять выше уровня сердца. Такая мера поможет уменьшить вероятность увеличения гематомы.
- Обработка места ушиба. Если травма характеризуется нарушением целостности кожных покровов, ее нужно обработать дезинфицирующим раствором. Если под рукой такого средства нет, то ссадины и царапины необходимо промыть чистой водой. Для остановки кровотечения можно прижать салфетку к поврежденному месту.
- Обезболивание. При сильном ушибе рекомендуется дать пострадавшему таблетку любого обезболивающего средства, чтобы уменьшить болевой синдром.
- Вызов скорой помощи. Обязательно требуется консультация специалиста. Если травма тяжелой степени, то следует вызвать скорую помощь. Если ушиб незначительный, то надо просто помочь пострадавшему добраться до травмпункта. До того момента пока врач не осмотрит травмированного человека, рекомендуется внимательно наблюдать за его реакцией.

Правильно оказанная первая медпомощь при ушибах не только поможет улучшить состояние травмированного человека, но и избежать серьезных последствий.
Когда обязательно обращаться к врачу
При таких повреждениях люди не всегда обращаются к специалистам. Но сильный ушиб может иметь опасные последствия, поэтому рекомендуется при любой степени травмы проконсультироваться с травматологом. Если есть сомнения, куда обратиться при ушибе, то следует, прежде всего, посетить травмпункт.
При необходимости пострадавшего направят в травматологическое отделение. Надо проконсультироваться с врачом в том случае, если наблюдаются следующие симптомы:
- Резкая слабость. Если пострадавший жалуется на шум в ушах, он бледный и весь покрыт холодным потом, то это очень тревожный симптом. Резкая слабость может быть вызвана ударом в живот, который может стать причиной внутреннего кровотечения, вызванного повреждением жизненно важных органов.
- Сбой сердцебиения. Ушиб грудной клетки может обернуться остановкой сердца, поэтому следует обратить внимание на сердечный ритм пострадавшего.
- Тошнота. Если травмированный человек жалуется на сильную слабость, головокружение и тошноту, есть подозрения, что у него сотрясение мозга. Рвота при ушибах головы – это верный показатель, что состояние пострадавшего тяжелое.
- Онемение конечностей. Такой симптом на фоне слабости и головокружения является подтверждением того, что у человека поврежден спинной мозг.
- Кашель с кровью. Сильная одышка и откашливание кровью свидетельствуют о том, что пострадавший повредил легкие.
- Ограничение подвижности конечности. В случае обширного отека и невозможности согнуть или разогнуть травмированную ногу или руку следует заподозрить разрыв связок, перелом или вывих.
Оказания ПМП при ушибах зависит от того, какую часть тела повредил человек. Первое, что надо сделать, это постараться облегчить его состояние. При подозрении на опасное осложнение, нельзя пытаться поднимать и передвигать пострадавшего. Важно, вызвать скорую помощь и дождаться специалиста.
Особенности ушиба копчика
Несмотря на то, что в этой части позвоночника уже нет спинного мозга, не стоит легко относиться к ушибу копчика. В близлежащих мягких тканях содержится большое количество нервных окончаний, поэтому травма будет отличаться сильной болезненностью.
Повреждение копчика имеет свои особенности:
- Причины. Механизм травмы – это падение или удар. По статистике травм больше зимой в гололед. Ушиб копчика также можно получить в результате дорожно-транспортной аварии. В группу риска входят спортсмены, дети и люди, предпочитающие активный образ жизни.
- Симптомы. Кроме того что диагностируют боль, отек и гематому при ушибе копчика, дополнительно у пострадавшего наблюдается учащение сердцебиения и дыхания, головокружение, слезотечение. Боль усиливается при дефекации, ходьбе и в положении сидя. У женщин во время полового акта также усиливаются боли.
- Диагностика. Ушиб и появление синяка в области копчика требуют рентгенографического исследования, так как часто происходят не только трещины и перелом копчика, но и повреждения прямой кишки и органов малого таза.
- Первая помощь. В первые минуты ПМП при ушибе копчика заключается в охлаждении места травмы, после чего пострадавшему следует дать обезболивающий препарат. Это может быть Нурофен, Кеторол или Найз. Травмированного человека необходимо уложить на живот на твердую поверхность и нанести любую мазь с охлаждающим эффектом.
- Лечение. Продолжительность терапевтического курса в среднем занимает один месяц. Первые две недели считаются острым периодом, и пострадавший должен лежать на животе или на боку. По истечению этого срока он может садиться, но только на ортопедическую подушку. Для обезболивания обычно назначаются нестероидные противовоспалительные препараты в форме ректальных свечей или таблеток. Если не проходит синяк после удара, то можно воспользоваться рассасывающей мазью на основе экстракта пиявок. Через 48 часов после травмы рекомендуется принимать теплую ванну с морской солью. Приступать к лечебной гимнастике можно только через неделю после происшествия. В этот период можно начинать делать согревающие компрессы.
- Последствия. Болезненные ощущения в области копчика могут беспокоить на протяжении длительного периода времени. Они будут усиливаться во время езды на велосипеде или во время длительных прогулок в холодную и сырую погоду. Лечащий врач проконсультирует, почему не проходит ушиб. При сильном повреждении нервных окончаний часто нарушается работа органов малого таза. Обширная гематома может инкапсулироваться и преобразоваться в плотную шишку из соединительной ткани. При отсутствии лечения может произойти нагноение гематомы и формирование свища. Особо опасны последствия ушиба копчика для женщин, которые собираются рожать. Пациенты с такими ушибами часто страдают головными болями.

Чтобы сохранить здоровье, рекомендуется своевременно обращаться к травматологу и следовать всем его предписаниям. Нельзя не обращать внимания на ушибы и их симптомы, так как такие травмы могут иногда стать причиной серьезных осложнений.
Особенности ушиба сердца
Под ушибом сердца понимают повреждение сердечной мускулы, причиной которого может быть тупая травма грудной клетки. Такое повреждение имеет свои особенности:
- Причины. Чаще всего ушиб сердца происходит из-за падения с большой высоты или в результате автомобильной аварии. Такая травма может произойти и во время спортивных соревнований по боксу или восточным единоборствам, если спортсмен пропустил сильный удар в область грудной клетки.
- Симптомы. Ушиб сердца сопровождается болью за грудиной, которая может отдавать в область спины, локтей и даже ладоней. При этом у пострадавшего диагностируются нарушения сердечной и вентрикулярной проводимости. У него начинается ярко выраженный сбой сердцебиения.
- Диагностика. Обследование включает проведение электрокардиограммы, измерение венозного и артериального давления, эхокардиографию, анализ крови и рентген грудной клетки.
- Первая помощь. Неотложная помощь при таких травмах заключается в обеспечении доступа достаточного количества воздуха. Пострадавшего следует уложить в положение на спине под углом 45 градусов с приподнятым по отношению к голове тазом. Такая позиция поможет облегчить дыхательную функцию. До приезда скорой помощи необходимо контролировать сердечную функцию, так как вероятность возникновения аритмии очень большая.
- Лечение. Пострадавший должен принять антиаритмические и обезболивающие препараты. Для того чтобы снизить риск появления тромбов, ему также следует назначить антикоагулирующие лекарства. Дополнительно врач назначает средства, стимулирующие сердечную функцию. Человек с такой травмой должен быть госпитализирован в медицинское учреждение. Если травма достаточно серьезная, ему может понадобиться вживление кардиостимулятора.
- Последствия. При неоказании экстренной помощи пострадавшему есть опасность остановки сердца.

При ушибе сердца необходимо действовать быстро и четко. Следует грамотно оценить дыхательную активность и степень сознания пострадавшего. После осмотра травмы важно сразу же вызвать скорую помощь.
Особенности ушиба позвоночника
Такая травма считается достаточно серьезной, так как могут быть затронуты нервные окончания, связочный аппарат и кости. Повреждение позвоночника имеет свои особенности:
- Причины. Ушиб позвоночника может возникнуть в результате падения на спину или дорожной аварии. Такой вид повреждения часто происходит во время спортивной тренировки. У людей в пожилом возрасте проблемы с позвоночником могут возникнуть даже вследствие легкого ушиба, так как у них уже диагностируются дегенеративные изменения позвоночника.
- Симптомы. Признаки повреждения и ушиба включают боль, ограничение движений, отек и гематому. В случае повреждения нервных волокон может диагностироваться онемение и покалывание конечностей. Серьезная травма может стать причиной нарушения работы желудочно-кишечного тракта и даже полного паралича.
- Диагностика. Пострадавшему делают рентген, при необходимости выполняют магнитно-резонансную томографию или компьютерную томографию. Такой вид травмы часто требует проведение исследования сосудов с контрастным веществом, поэтому выполняют ангиографию.
- Первая помощь. При травме позвоночника очень важно, чтобы пострадавший находился в состоянии покоя. Это следует учитывать и при его транспортировке в медицинское учреждение. Необходимо проследить, чтобы не прогибался ушибленный позвоночник.
- Лечение. Характер, локализация и степень тяжести ушиба влияют на тактику лечения. При необходимости лечащий врач назначает ношение специального корректирующего корсета. В некоторых случаях применяется оперативное вмешательство с целью декомпрессии спинного мозга и восстановления нормального кровоснабжения. Важно знать, что нельзя при таких ушибах. Пострадавший должен избегать тяжелого физического труда, и постепенно вводить физические нагрузки.
- Последствия. Очень часто после подобной травмы развивается нестабильность в поврежденном участке позвоночника. Пациент может страдать от болевого синдрома и симптомов хронического воспаления. Могут появиться патологические искривления позвоночника, которые значительно ухудшают качество жизни человека.

Пострадавшие с ушибом позвоночника должны быть госпитализированы. Снизить негативные последствия травмы и ускорить реабилитацию возможно только в случае своевременно проведенного лечения.
Особенности ушиба конечностей
Повреждение руки или ноги – это самая распространенная травма, которая может произойти в любом месте по неосторожности. Повреждение конечности имеет следующие особенности:
- Причины. Падение, неудачный удар во время спортивной тренировки, сильное сжатие конечности – все это может привести к повреждению.
- Симптомы. При ушибе как верхней, так и нижней конечности обычно появляются синяки и кровоподтеки, отек мягких тканей в поврежденной области, сильная болезненность при попытке согнуть и разогнуть конечность. При ушибе двигательная способность сохраняется, в то время как при переломе движения невозможны. После осмотра врач сможет сказать, сколько может болеть ушиб ноги или руки. Во многом это зависит от силы удара и места локализации травмы.
- Диагностика. В обязательном порядке пострадавшему делают рентген травмированной конечности, чтобы исключить трещину или перелом кости.
- Первая помощь. При ушибах конечностей в первую очередь необходимо провести иммобилизацию верхней конечности с использованием косынки или иммобилизацию нижней конечности с помощью шины или доски. Такие действия следует предпринять, если есть подозрения на более серьезную травму, чем ушиб. Если после осмотра пострадавшего не остается сомнений, что это простой ушиб, рекомендуется наложить тугую повязку. Обязательно надо сделать охлаждающий компресс, который поможет предотвратить разрастание отека и кровоподтеков. Необходимо придать травмированной конечности возвышенное положение. Таблетка анальгетика поможет снять болевой симптом.
- Лечение. При ушибах конечностей рекомендуется делать лечебные компрессы. Травматолог назначит специальные мази, которые снимают отечность, уменьшают боль и рассасывают пятна от ушибов. Можно воспользоваться рецептами народной медицины, но предварительно нужно посоветоваться с лечащим врачом. Краснота после ушиба может долго не проходить, но целители знают, чем лечить такой неприятный симптом.
- Последствия. Сильный ушиб может иметь серьезные осложнения и последствия. В результате такой травмы может произойти отторжение мягких тканей от надкостницы, что может стать причиной некроза поврежденного участка. Важно восстановить нормальный кровоток и трофическое питание травмированных тканей. Если ушиб не лечить, это может спровоцировать серьезный воспалительный процесс.

Целесообразно обратиться к врачу сразу после получения травмы, даже если нет особых осложнений. Только травматолог может определить характер повреждения, степень тяжести и назначить необходимый курс терапии. Врач проконсультирует, сколько болит нога или рука после ушиба, и как правильно восстанавливаться после травмы. Самолечение может привести к тяжелым последствиям для здоровья.
Особенности ушиба живота
Такие травмы очень опасны, так как существует большая вероятность возникновения внутреннего кровотечения. Повреждение живота имеет определенные особенности:
- Причины. Такую травму легко получить в драке, при падении животом на выпуклый твердый предмет или в дорожно-транспортном происшествии.
- Симптомы. Гематома и отеки при таком ушибе не всегда проявляются. Основные признаки такой травмы – это очень сильная боль, тошнота и рвота.
- Диагностика. Одного осмотра пострадавшего недостаточно, так как такие травмы чреваты скрытым внутренним кровотечением. Пациенту проводят ультразвуковое исследование, компьютерную томографию или магнитно-резонансную томографию.
- Первая помощь. После сильного удара в область живота следует приложить грелку со льдом или бутылку с холодной водой к месту травмы. Необходимо проконтролировать, чтобы пострадавший не пил воду и не принимал пищу. Также нельзя при ушибах живота давать травмированному человеку обезболивающие препараты. Следует сразу же вызвать скорую помощь. При транспортировке пострадавшего надо уложить на спину, и обязательно согнуть ноги в коленях и подложить под них подушку или плед, свернутый валиком.
- Лечение. Пострадавший с травмой живота подлежит обязательной госпитализации. Лечение проводится только под контролем врача, который определит, как долго болят такие ушибы, исходя из тяжести травмы.
- Последствия. Ушибы в области живота опасны повреждением или разрывом внутренних органов. Могут пострадать почки, печень, желудок или селезенка.

Такие травмы характеризуются тяжелым клиническим течением. Очень часто ушибы живота требуют хирургического вмешательства. Важно, при явных основных симптомах таких ушибов пострадавшего сразу же доставить в медицинское учреждение. Медлить ни в коем случае нельзя.
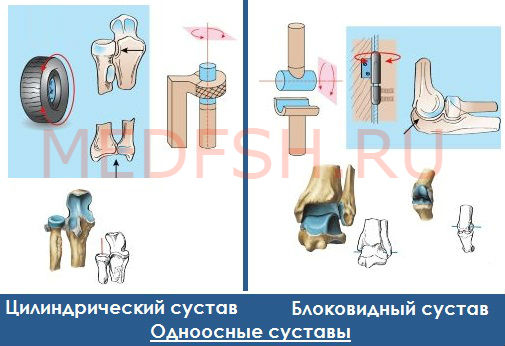
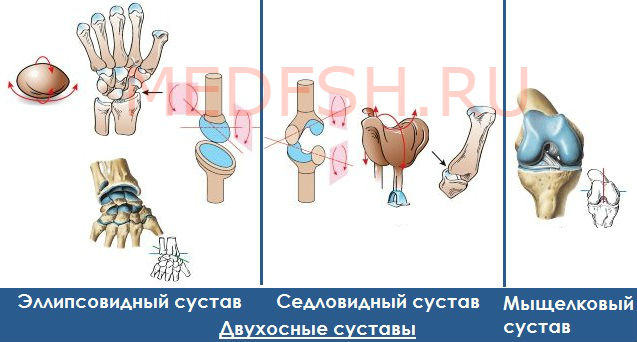
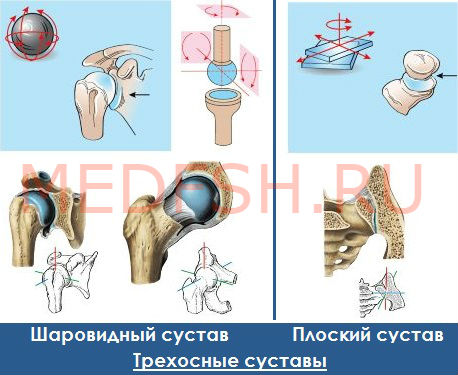
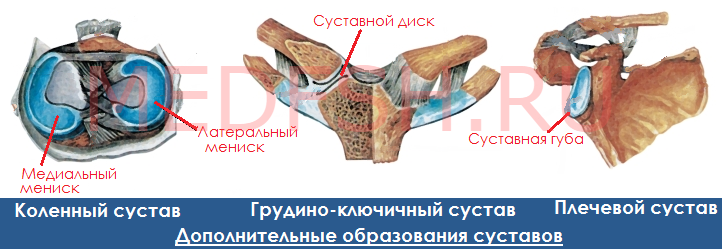
Особенности ушиба суставов
Любой сустав – это важное суставное сочленение, которое обеспечивает подвижность руки, ноги или пальцев. Эти части тела считаются наиболее подверженными разного рода травмам. Повреждение любого сустава имеет определенные особенности:
- Причины. Повредить сустав можно играя в подвижные игры, работая на даче, дома, неудачно зацепившись за косяк или на производстве.
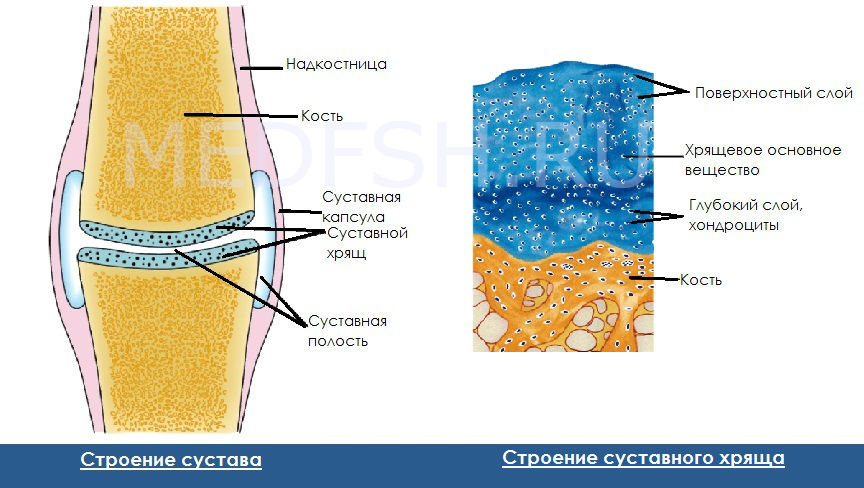
- Симптомы. При такой травме страдают не только мягкие ткани, но и часто страдают связки, суставные хрящи и сумка, оболочка кости и кровеносные сосуды. Основной симптом ушиба – это обширный отек. Сильный удар провоцирует опухание сустава, которое влияет на его подвижность. Ушиб практически всегда сопровождается синяком, который сильно болит. При ощупывании гематома болезненная, она обычно приобретает желтоватую, багрово-синюю или зеленовато-бурую окраску.
- Диагностика. Следует сделать рентген, чтобы исключить вывих или перелом.
- Первая помощь. Экстренная помощь подразумевает применение холода на поврежденный сустав. После охлаждающего компресса травмированный сустав следует зафиксировать. Для этой цели можно воспользоваться эластичным бинтом. Если поврежден локтевой сустав, то можно взять широкий шарф или платок, положить предплечье травмированной руки на его середину, а концы завязать на шее.
- Лечение. При травме сустава нельзя пытаться сгибать и разгибать травмированную ногу или руку, массировать место травмы или пытаться согревать его с помощью мазей или компрессов. Терапевтический курс врач назначит после осмотра и диагностического обследования. Исходя из результатов диагностики, травматолог скажет, почему долго болит ушиб, и что нужно делать для быстрого восстановления. Пациенту назначается медикаментозная терапия в виде противовоспалительных препаратов, которые помогут быстро снять все неприятные симптомы. Сильный ушиб может сопровождаться кровоизлиянием в суставную капсулу. В таком случае требуется проведение пункции, которая заключается в удалении жидкости при помощи толстой иглы.
- Последствия. Частые осложнения после такой травмы – гемартроз, ушиб нерва, травматический бурсит, посттравматический артроз. Серьезных последствий можно избежать, если вовремя оказать экстренную помощь и сразу обратиться в травматологическое отделение. Самостоятельное лечение тяжелых ушибов опасно и может привести к непоправимым последствиям.
Ушиб сустава требует обязательного осмотра и контроля со стороны травматолога, так как всегда есть риск получить перелом или вывих после падения или сильного удара. Отказ от посещения медицинского заведения чреват осложнениями, которые в будущем могут привести к нарушению функций травмированного сустава. Поэтому важно не только уметь определить тяжесть повреждения и оказать экстренную помощь, но и пройти курс лечения ушибов суставов.
Восстановление после ушибов
Все ушибы и травмы требуют не только оказания первой помощи и лечения. После терапевтического курса следует реабилитационный период, который очень важен. Во время восстановления после травмы пациенту следует постепенно увеличивать физическую нагрузку. Умеренная активность даст возможность ускорить восстановление.
Для того чтобы не ухудшить общее состояние, все движения следует выполнять очень осторожно. Начинать надо с простых упражнений лечебной гимнастики, затем добавить короткие пешие прогулки. Первое время заниматься интенсивно спортом нельзя. Вернуться к регулярной активности можно будет только после полного восстановления и с разрешения лечащего врача.
Физиотерапевтические процедуры назначают во время реабилитации. Они ускорят восстановление, уменьшат болезненные проявления, избавят от пятен после ушибов. Врач назначит подходящие физиотерапевтические процедуры.
Профилактика ушибов
Внимание и осторожность в любых ситуациях – это главные требования профилактики травматизма. В зимнее время года следует быть особенно аккуратными, так как большее количество повреждений происходит во время гололеда или слякоти, когда дороги особенно скользкие. Предупредить ушиб гораздо проще, чем потом восстанавливать свое здоровье.
Для того чтобы не столкнуться с последствиями ушибов и не заниматься их лечением, рекомендуется воспользоваться следующими полезными советами:
- Обувь. Туфли должны быть удобными на низком устойчивом каблуке. Подошва зимних ботинок или сапог не должна быть скользкой. Для надежности можно наклеить на подошву кусок плотного лейкопластыря.
- Сумка. В дождливую или морозную погоду лучше отказаться от сумки на длинной ручке, так как она только будет мешать при ходьбе. Если приходится нести продукты из магазина, то стоит позаботиться о равномерном распределении тяжестей на обе руки.
- Транспорт. Не стоит бежать вдогонку уходящей маршрутки, так как есть большая вероятность споткнуться и упасть.
- Одежда. Длинное пальто или плащ могут стать причиной падения, поэтому следует приподнимать полы одежды при спуске по лестнице или при выходе из транспорта.
- Потеря равновесия. В такой ситуации надо постараться сгруппироваться или согнуть ноги, но не выставлять руки вперед. Это может стать причиной перелома верхних конечностей.
- Путь. Рекомендуется избегать улиц с плохим дорожным покрытием, пытаясь сократить путь домой или на работу. Идти лучше посередине тротуара, так как есть опасность падения сосулек с крыш домов в зимнее время года.
- Спешка. Лучше опоздать, чем упасть и ушибить какую-нибудь часть тела. Чем быстрее человек идет, тем больше он рискует упасть.
- Гололед. Зимой следует держаться как можно дальше от проезжей части, и не рисковать, перебегая дорогу. Тормозной путь у машин в холодное время года значительно увеличивается. На переходе или остановке стоять надо подальше от края дороги. Можно поскользнуться и попасть под колеса автомобиля.
- Укрепление костной системы. Рацион должен быть богат продуктами, содержащими йод, кальций и витамин D. Крепкие кости – это вероятность получения ушиба при падении, а не перелома. Также следует снизить потребление кофе, так как он способствует вымыванию кальция.
Если все-таки травма произошла, то рекомендуется обратиться в травмпункт. Тем более нужна консультация специалиста в случае появления головной боли, болезненных ощущений в суставах, головокружения, тошноты и отечности в травмированной зоне. Как сам ушиб, так и его последствия опасны для здоровья, и требуют соответствующего лечения.
Интересное видео
Ушиб у ребенка: способы лечения, первая помощь
Ни один ребенок не вырастает без ушибов. Разбитые коленки, царапины и ссадины, синяки – это все естественные явления в жизни любого ребенка, ведь детки стремительно растут и познают этот мир. Чаще всего ушибы у ребенка особо не сказываются на самочувствии. Легкие ушибы обычно проходят через 1-2 дня. Но при тяжелых травмах могут пострадать и внутренние органы. Поэтому рассмотрим вопрос, если у ребенка ушиб, чем лечить и, что делать.

Стоит ли обращаться к врачам
Чаще всего у маленьких деток отмечаются ушибы колен, локтей, запястья, пальцев. Малыш падает с высоты и сильной травмы получить не может. Иногда малыш при падении не успевает выставить руки вперед, поэтому отмечается ушиб носа, лба и челюсти. особой опасности это не представляет, необходимо лишь использовать специальные мази. Но если малыш сильно упал со стула, выпал из коляски, при этом ударился головой, то в этом случае обязательно потребуется консультация специалиста.
Особое внимание обратить на проявление у деток следующих симптомов:
- головокружение;
- рвота;
- нарушение равновесия;
- повышенная сонливость;
- кровотечения из носа или ушей.
При проявлении подобной симптоматики очень важно обратиться за квалифицированной помощью. Обращение потребуется даже при проявлении уже одного из перечисленных симптомов.
Чаще всего у деток отмечаются повреждения легкой степени, что сопутствуется легкой припухлостью, покраснением, болезненностью в ушибленном месте, появлением гематом. Ребенок может указывать на сильную болезненность сразу после травмы, но через короткий промежуток времени состояние малыша стабилизируется.
Помощь при ушибах у деток
Даже самый небольшой и незначительный ушиб провоцирует у малыша дискомфорт и неприятные ощущения. Родители не должны не придавать значения таким повреждениям. Есть ряд мероприятий, которых должны придерживаться родители.

При ушибе у ребенка необходимо оказать следующую доврачебную помощь:
- Обеспечить покой травмированному участку. Рекомендуется уложить малыша в постель на некоторый период времени. Если травме подверглась конечность, то следует придать ей возвышенное положение. Благодаря этому будет наблюдаться отток крови и лимфы от ушибленной зоны. Это посодействует снижению болезненности, устранению припухлости.
- Обязательно к травмированной зоне приложить холод. Возможно применить как лед из холодильника, так и использовать полотенце, смоченное в холодной воде. Холод помогает понизить болезненность. Если же он приложен сразу после травмы, то можно предупредить появление отечности и синюшности.
- Если повреждение сопутствуется изменением целостности эпидермиса, имеются царапинки, ранки, то больное место потребуется промыть водой, высушить, обработать антисептиком.
- Больной участок подвергнуть обработке мазью от ушибов и гематом для деток. Такие сеансы повторять до момента полного выздоровления.
Если у ребенка не получается шевелить конечностью, отечность стремительно нарастает, наблюдается усиленное кровотечение, то незамедлительно вызывать бригаду скорой помощи. До приезда врачей обязательно приложить холод.
Лечение
Обычно в таком возрасте подобные травмы не приковывают малыша к постели. Но еще дня 2-3 после травмы родители должны использовать специальные мази и гели против ушибов. Рассматривая, как лечить ушиб у ребенка, необходимо брать во внимание возраст малыша. Не все препараты можно использоваться в детском возрасте.
Несмотря на то, что арника, подорожник и календула имеют отношение к народной медицине, врачи рекомендуют их применять. Но есть один момент – это применение уже готового аптечного препарата.
Одним из эффективных средств, при помощи которого можно лечить ушибы детей, является крем «Детский». Его целебные свойства обусловлены наличием полезных компонентов в составе:
- кератин – оберегает от инфицирования дермы;
- подорожник – содействует оперативному заживлению;
- аллантоин – характеризуется смягчающим и увлажняющим свойствами;
- цветки календулы – тормозят развитие островоспалительного процесса;
- перечная мята – охлаждает дерму и избавляет от болезненности;
- цветы арники – характеризуются антифлогистическим и рассасывающим воздействием.
Все перечисленные компоненты есть в составе данного препарата, поэтому медикамент обладает следующими преимуществами:
- растения представлены в форме экстрактов, поэтому оказывают только полезные свойства;
- препарат прошел клинические исследования в лаборатории;
- в составе нет химических добавок, парабенов, красителей, отдушек и прочих вредных веществ;
- кератин играет важнейшую роль при лечении ушибов;
- комплексный состав гарантирует и терапию, и охлаждение поврежденного места, благодаря чему не нужно постоянно делать холодные компрессы.
Ушибы не представляют особой опасности, но при возникновении сторонних симптомов, лечить ушиб ребенка нужно незамедлительно.
Список лучших препаратов
Задаваясь, как лечить ушиб ребенку, то обязательно необходимо прислушиваться к лечащему врачу. Выбирая тот или иной медикамент, важно учитывать возрастную категорию. Подростковые средства могут быть опасными для маленьких деток. Ассортимент препаратов предлагает варианты для каждого возраста.
Выбирать препараты, которыми нужно лечить ушибы у ребенка нужно те, которые не провоцируют аллергических реакций. Проверить мазь возможно очень просто. Достаточно нанести небольшое количество средства на здоровую дерму. Если спустя час-полтора на коже не проявляются покраснения, раздражения, высыпания, то можно смело использовать медикамент для лечения.

Перед тем, как применять анальгезирующую мазь против травм, важно приложить к больной зоне холод. Необходимо успеть охладить эпидермис в течение 30 минут после повреждения. Это поспособствует устранению отечности. Сразу после таких мероприятий можно приступать к нанесению мази.
Детям до года
Отличное средство против травм у деток до года – это Троксевазин. Этот препарат используется при варикозе. Но мазь очень полезна и в других случаях, так как:
- содействует укреплению стенок сосудов;
- предупреждает отечность;
- препятствует гематомам.
Основное противопоказание к использованию – это личная непереносимость геля.
Еще одно результативное средство, чем лечить ушибы детям, – крем Синяк-Off. В его состав входят экстракт медицинской пиявки, пентоксифиллин. Медикамент поможет побороть любые последствия травм. Нежелательно применять данное средство более пяти раз в день.
Врачи назначаются еще одно средство, чем лечить ушиб ребенку, и это Спасатель. Медикамент разработан на основе природных составляющих, поэтому его назначают уже с первых дней жизни. Свойства достаточно разнообразны и обширны:
- ссадины;
- царапины;
- гематомы;
- припухлости;
- отечности;
- покраснения и пр.
Использовать это средство рекомендуется 5 раз в сутки.
Детям с 1 года
Рассматривая, как лечить ушибы детей с 1 года, уделить внимание гепариновой мази. Это средство подходит лечить ушибы у детей до 2 лет. Обладает следующими действиями:
- устраняет отечности;
- борется с островоспалительными процессами;
- нормализует циркуляцию крови, восстанавливая мягкие ткани и уменьшая размеры гематом.
Это средство запрещено использовать при наличии ран, так как усиливает кровотечение. Применение данного медикамента необходимо предварительно согласовывать с врачом.
Еще одно средство, чем лечат ушибы у детей, – это Лиотон. Препарат содержит гепарин натрия, который характеризуется такими воздействиями:
- рассасывает припухлости;
- устраняет отечности;
- восстанавливает повреждение ткани.
Данный гель стабилизирует снабжение кровью, укрепляет капилляры и сосуды. Но нельзя наносить, если на дерме имеются повреждения.
Траумель С показан при ушибе у ребенка с 2 лет. Средство назначается только в форме мази. Медикамент разработан на основе натуральных составляющих. Это очень эффективное и относительно недорогое средство для борьбы с проблемой.
При ушибе у ребенка в 3 года врачи назначают Гамамелис. Этот медикамент характеризуется отличным составом с растительными экстрактами. Это очень важно для малышей. Лечить этим препаратом очень просто. Достаточно средство наносить дважды в день на дерму. Отличительная особенность – доступная стоимость.
Еще одно средство, которое назначают врачи при ушибе у ребенка 3 лет, – мазь Арника. Но использовать препарат только по назначению врача. В составе медикамент имеет горную арнику, которая характеризуется антифлогистическим воздействием. Убрать синюшность после травмы можно всего за пару дней. Также возможно применять мазь Окопника в педиатрической практике, так как препарат быстро понизит болезненность, воспаленность.
В любой случае, любой медикамент должен назначаться строго врачом в каждом случае индивидуально. Место имеют возраст малыша, тяжесть течения травмы, наличие сопутствующих осложнений.
Детям с 5 лет
Рассматривая, как лечить ушибы у детей с 5 лет, выбор становится более легким. Одно из результативных средств – это Долобене. Этот препарат имеет в составе три эффективных компонента:
- гепарин против островоспалительных процессов;
- декспантенол для нормализации грануляции мягких тканей;
- диметилсульфоксид для устранения припухлости.
Такой препарат подходит не только при ушибах, но и в случае закрытых травм, синяков, растяжений. Лечить ушибы у детей при помощи этого средства очень удобно, так как гель быстро обезболивает при поврежденной мышечной ткани, суставах. Но медикамент может посодействовать серьезной реакции, поэтому предварительно следует провести тест на аллергию.

Еще один детский крем, чем лечить ушиб у ребенка, – это Диклак. Это нестероидное лекарство первой помощи. Он обезболивает поврежденную зону моментально после распределения. Сторонних реакций после применения достаточно много, поэтому применять по назначению врача. Если ребенок склонен к реакциям, то специалист подберет аналог.
Применение средств народной медицины
Рассматривая, чем лечить ушибы у детей, не стоит обходить стороной средства народной терапии. Такие средства помогают снять отечность, устранить синюшность, воспаление и боли.
Наиболее эффективные рецепты:
- Нанесение йодной сетки на место ушиба. На вторые сутки после повреждения на больную зону ватной палочкой следует нанести йодную сетку. Йод характеризуется антифлогистическим, обеззараживающим, противовоспалительным и согревающим воздействиями. Благодаря таким свойствам поддерживается нормальное кровообращение. если нанести сеточку на ночь, то до утра они впитается в дерму.
- Свежие капустные листья. Если рассматривать, что делать при ушибах у детей 2 лет, то целесообразно использовать капустные листья. Их потребуется отбить таким образом, чтобы они начали выделять сок. Листки заворачивают в марлю и прикладывают к поврежденной зоне. Аппликация заменять по мере высыхания марли. Также возможно использовать кашицу, которую фиксирую на больном участке.
- Отваренная фасоль. Это отличное средство, чем лечить ушиб у ребенка в 2 года. Фасоль отварить и перетереть до состояния кашицы. Полученную смесь использовать для аппликаций, которые делать перед сном.
- Картофельный крахмал. Он характеризуется смягчающим, успокаивающим воздействием. С его помощью можно справиться с излишком воды из отечных тканей. Для лечения ушиба потребуется развести порошок с теплой водой, чтобы получилась консистенция сметаны. Этой смесью обработать ушиб у ребенка.
- Алоэ. Рассматривая, чем обработать ушиб у ребенка, стоит разрезать лист растения и приложить его к поврежденному участку. Также возможно сделать компресс с использованием перетертого в кашу растения. Рекомендуется использовать старое растение для терапии, так как в нем отмечается больше полезных веществ.
- Банан. Фрукт промыть с мылом, очистить кожуру. Порезать его на небольшие куски и прикладывать к больному месту. Кожура характеризуется антифлогистическим и антиоксидантным воздействиями.
- Мед и подорожник. Большую ложку меда растопить на водяной бане и добавить столько же сушеных листьев подорожника. Полученную кашицу прикладывают к поврежденной зоне. Возможно использовать и не разогретый мед.
- Сухое тепло. На 2-3 сутки после травмы. Возможно применять сухое тепло. Для этого на сковороде подогреть соль либо песок, засыпать в носочек и прикладывать к больному участку на 15 минут трижды в сутки.
Применение любого народного средства должно быть согласовано с врачом. Даже самые безобидные рецепты могут спровоцировать аллергические реакции.
Заключение
Абсолютно каждый ребенок сталкивался с ушибами, которые чаще всего проходят самостоятельно. Но чтобы не допустить появления отечности и синюшности, необходимо проводить качественное лечение. Врачи в этом случае назначают как крема и мази, так и средства народной терапии.
В любом случае, комплексная схема составляется в индивидуальном порядке, так как врач учитывает возраст пациента, состояние, наличие противопоказаний к применению медикаментов. Если вовремя начать терапию, то можно не допустить прогрессирования осложнений.
Интересное видео
Травмы разных частей тела – это достаточно частое явление в жизни каждого человека. Чаще всего травмируются нижние конечности. Ушиб голени может являться следствием падения, удара об угол мебели, спортивной травмы. В результате повреждения мягкие ткани, включая мышцы и соединительную ткань, разрушаются. Разрывы кровеносных сосудов становятся причиной синяков и кровоподтеков. В большинстве случаев, ушиб голени не представляет опасности для здоровья пострадавшего. Но в тяжелых случаях могут быть серьезно повреждены нервные окончания и кровеносные сосуды.

Причины получения травмы
Ушибы сопровождают любого человека на протяжении всей его жизни. Они могут произойти в любое время и повсюду. Никто не застрахован от различных травм, и чаще всего повреждения касаются нижних конечностей. Это связано с тем, что на протяжении всего дня человек выполняет разную работу, участвует в различных мероприятиях, занимается спортом и просто ходит в магазины и на прогулку. Проявив неосторожность, можно получить сильный ушиб голени.
Чаще всего это происходит в случае:
- падения с велосипеда, на лестнице, во время бега, соревнований или игр;
- удара твердым тупым предметом;
- сильного сдавливания ноги.
Обычно люди сталкиваются с такими травмами в повседневной жизни. Особенно такие повреждения встречаются у спортсменов и любителей активного отдыха. К видам спорта, которые становятся причиной ушиба мягких тканей голени, требующего лечения, относятся:
- восточные единоборства;
- баскетбол;
- футбол;
- легкая атлетика;
- борьба;
- прыжки в длину и высоту;
- акробатика;
- хоккей;
- художественная гимнастика;
- пеший туризм;
- альпинизм.
Во время соревнований или обычной тренировки человек получает травму голени после удара, которая очень болезненная, и может иметь серьезные последствия в случае отсутствия должного лечения. Также подобный ушиб можно получить во время дорожно-транспортной аварии или работы на производстве по причине нарушения техники безопасности. В сложных случаях повреждение может сопровождаться дополнительными нарушениями со стороны двигательного аппарата, которые необязательно проявятся сразу же после травмы.
Пострадавшему рекомендуется обратиться в травмпункт для постановки корректного диагноза. Для пациента важен сбор анамнеза и проведение диагностических мероприятий. Необходимо исключить вывих или перелом нижней конечности. Кроме того, при сильном ушибе голени и гематоме врач объяснит, как лечить такое повреждение.
Чаще всего ушиб голени диагностируется у ребенка. Это связано с тем, что дети не могут усидеть на месте, они постоянно бегают, играют и обычно целый день находятся в движении. Такая травма может иметь серьезные последствия, если не заниматься лечением. Ребенок должен быть обследован, чтобы исключить возможные осложнения. Травматолог назначит необходимые препараты и скажет, что делать при ушибе голени.
Симптоматика
Основным симптомом любой травмы является боль, которая проявляется сразу же после получения повреждения. Болевой синдром иногда бывает таким сильным, что пострадавший может потерять сознание. По истечению некоторого времени интенсивность неприятных и болезненных ощущений снизится. При ушибе голени часто проявляется сильная гематома, потому что происходит разрыв мелких сосудов.
Может иногда наблюдаться гиперемия и незначительное повышение температуры в зоне поврежденного сустава. Всегда при таком повреждении диагностируется отек, который будет только первое время увеличиваться. Размер припухлости зависит от силы удара и индивидуальных особенностей организма. Если травма серьезная, то может появиться хромота, обычно не оказывающая влияния на способность опираться на ушибленную конечность.
Следует обратить внимание на болезненные ощущения. Если они не проходят, а только усиливаются, это говорит о наличии осложнений в виде трещины или перелома кости. В случае ушиба голени с гематомой также есть признаки, которые будут свидетельствовать о том, что задета или повреждена кость. Гематома становится причиной ухудшения подвижности травмированной конечности. Но при переломе ограничение двигательной способности ноги происходит именно в момент травмы. При гематоме все неприятные признаки нарастают со временем, пока не увеличится отек, и не проявятся кровоподтеки.

Степень тяжести травмы определяется по поведению пострадавшего. Ушиб голени ноги может диагностироваться по степени повреждения:
- Первая степень. Симптомы повреждения слабо выражены. Пациент может ощущать неприятные ощущения в области травмы. На травмированной голени могут быть царапины и ссадины, но это не влияет на активность пострадавшего и его способность передвигаться. Особого лечения такой ушиб не требует, и уже через 2-3 дня не останется ни одного следа от травмы.
- Вторая степень. У пострадавшего жалобы на боль в районе голени. У него визуализируются синяки или гематома. Боль будет более сильной, так как значительно травмируется мышечная ткань. При движении состояние травмированного человека ухудшается, ему требуется медицинская помощь.
- Третья степень. У пациента обширный отек, он с трудом может передвигаться и сильно хромает. Это связано с тем, что у него кроме мягких тканей повреждаются сухожилия и связки. Пострадавший страдает от сильного болевого синдрома. Такой ушиб голени требует обязательного лечения под контролем специалиста в медицинском учреждении.
С любой травмой рекомендуется обращаться в травмпункт, где травматолог осмотрит ушиб голени, и объяснит, сколько времени заживает подобная травма.
Ушиб голени у детей
Дети и травмы – это неотъемлемые понятия, так как они очень активны и любознательны, пытаясь преодолеть любые препятствия. Особенно это касается малышей, они чаще все травмируются и получают гематомы и ушибы голени. В таких случаях без квалифицированной помощи специалиста не обойтись.
Обычно у детей страдают:
- нижние конечности, включая колени и голень;
- локти;
- пальцы и запястья.
Это связано с тем, что малыши постоянно бегают и прыгают, в ходе чего часто падают. Важно обратить внимание на состояние ребенка после ушиба голени, так как возможно у него травма с осложнениями. Необходимо осмотреть маленького пациента, чтобы исключить вывих или перелом.
Следует насторожиться, если у ребенка диагностируются следующие признаки:
- непривычный плач;
- головокружение;
- носовое кровотечение;
- повышенная сонливость;
- рвотные позывы;
- тошнота;
- нарушение координации;
- кровотечение из ушей.
Такая клиническая картина – это повод для сильной тревоги, требующий срочного обращения в травматологическое отделение. Обычные ушибы голени у детей таких симптомов не имеют, поэтому при диагностировании хотя бы одного такого признака следует немедленно вызывать скорую помощь.

Но чаще всего у малышей и подростков случаются легкие повреждения, которые сопровождаются болью в зоне ушиба, покраснением кожи, появлением синяков и кровоподтеков, опуханием голени. Обычно ушиб голени у ребенка сопровождается плачем и жалобами на болевые ощущения только сразу после падения или удара. Через небольшой промежуток времени малыш перестает плакать и успокаивается, так как его общее состояние нормализуется.
Алгоритм оказания первой помощи
Даже самая незначительная травма обычно причиняет дискомфорт, поэтому не рекомендуется игнорировать подобное повреждение. Существует ряд мероприятий при ушибе голени в качестве первой помощи:
- Покой. Пострадавшего необходимо уложить в кровать, чтобы максимально обеспечить покой травмированной конечности. Ноге следует придать возвышенное положение, так как это обеспечит отток лимфы и крови от ушибленной голени. В свою очередь это поможет снизить не только интенсивность боли, но и будет препятствовать распространению отека.
- Холод. В первые минуты после получения травмы следует сделать холодный компресс на область ушиба. Можно воспользоваться льдом, любым холодным предметом из морозилки, охлажденной грелкой или смоченным ледяной водой полотенцем. Главное не прикладывать лед к голой коже, иначе можно вызвать обморожение и еще ухудшить общее состояние пострадавшего. Такая помощь при ушибах голени поможет избавить от боли, предотвратит появление припухлости, снизит риск проявления гематомы.
- Обработка кожных покровов. При нарушении целостности кожи необходимо позаботиться о дезинфекции травмированной конечности. Голень следует осторожно вымыть, просушить при помощи бумажной салфетки и обработать ссадины антисептиком. Если речь идет о ребенке, то рекомендуется воспользоваться мазью для ушибов голени на основе календулы. Такое средство является лучшим антисептиком, так как оно обладает ранозаживляющим и дезинфицирующим действием. После 2-3 раз применения мази ранки и царапины быстро затянутся.
Но если такие меры особо не помогли, и отек в области голени стремительно нарастает, необходимо проконсультироваться у специалиста. Тревожными симптомами также будут сильные боли, интенсивное кровотечение и невозможность опереться на травмированную ногу. Это говорит о том, что одним ушибом мягких тканей голени не обошлось. В таком случае настоятельно рекомендуется вызвать скорую помощь. До приезда врача пострадавшему можно дать таблетку обезболивающего препарата, чтобы снять приступ боли.
Обезболивающие мази
Основной признак травмы – это сильная боль. Поэтому после травмы пострадавшему надо обеспечить покой и обезболивающую терапию. Рекомендуется травмированного человека уложить в постель, чтобы максимально снизить нагрузку на ушибленную конечность. Эта мера поспособствует уменьшению болезненных проявлений.
После этого можно будет воспользоваться одной из обезболивающих ушибы голени мазью:
- Троксевазин. Препарат эффективен при выраженной боли и припухлости после получения травмы. После курса терапии улучшается трофика, и устраняются патологические нарушения, связанные с травмой. Гель наносят дважды в день тонким слоем, избегая попадания на слизистые оболочки. Препарат применяется в педиатрической практике. При проявлении неприятных симптомов в виде сыпи или покраснения от использования средства следует отказаться.
- Финалгель. Действующее вещество – пироксикам. Благодаря своему ярко выраженному анальгезирующему и противовоспалительному действию гель быстро снимает признаки болевого синдрома. Дополнительно средство увлажняет кожу, не давая ей пересохнуть. После нескольких раз применения уменьшится припухлость и воспалительный процесс в зоне травмы. Препарат противопоказан для пациентов с почечной недостаточностью и беременных в III триместре. В педиатрии гель разрешается к применению только для пациентов, которым исполнилось 14 лет.
- Финалгон. Средство производится на основе двух активных веществ: нонивамида и никобоксила. Препарату свойственно обезболивающее и сосудорасширяющее действие. При повышенной чувствительности кожи к одному из компонентов нельзя пользоваться средством. При длительном использовании эффективность препарата снижается. После нанесения мази на кожу следует тщательно вымыть руки. Не рекомендуется накладывать фиксирующую повязку на поврежденную голень.
- Апизартрон. Обезболивающий эффект обеспечивается наличием главного компонента – пчелиного яда. Препарат хорошо снимает симптомы боли и воспаления. После применения мази от ушибов на голени происходит активизация кровообращения в зоне ушиба и нормализация снабжения тканей кислородом. Все это способствует ускорению выведения токсичных продуктов обмена из очага воспалительного процесса. Соответственно общее состояние пациента улучшается, так как у него проходят посттравматические боли. После нанесения препарата нормализуется мышечный тонус, улучшается обмен веществ и укрепляется мышечная ткань. Рекомендуется после применения средства поврежденную конечность укутать в теплый шарф. Препарат не назначают при инфекционных патологиях, беременности, кожных высыпаниях и сахарном диабете. Согласно инструкции есть ограничение по возрасту: допускается применение от 6 лет и старше.
- Фастум-гель. Активное вещество – кетопрофен. Средство обладает ярко выраженным обезболивающим и противовоспалительным действием. При наличии ссадин и царапин препарат не назначают. Обработанный гелем участок тела нельзя подставлять под прямые солнечные лучи. Препарат следует с осторожностью применять пациентам, страдающим сердечной, печеночной или почечной недостаточностью.

Перед нанесением мази от ушибов голени рекомендуется обработать поврежденный участок тела антисептическим раствором.
Противоотечные мази
Любая травма сопровождается отечностью, которая создает сильный дискомфорт в обычной повседневной жизни. Для того чтобы быстро снять признаки припухлости, рекомендуется воспользоваться мазью при ушибах голени с противоотечным эффектом:
- Диклофенак. Гель относится к нестероидным противовоспалительным средствам для местного применения. Использование препарата способствует уменьшению припухлости, воспаления и боли, вызванными травмой. Курс лечения средством помогает сократить период восстановления функций поврежденной голени. Уже через час после нанесения препарата будут заметны ощутимые изменения в лучшую сторону: уменьшится боль и отечность. Кроме того, гель производит охлаждающий эффект. Противопоказаниями к применению являются приступы бронхиальной астмы, крапивница и последний триместр беременности.
- Дип Рилиф. В состав геля входят два действующих вещества: ибупрофен, левоментол. Средство облегчает боль, избавляет от отечности и уменьшает воспаление. Гель очень быстро всасывается в кожу и оказывает отвлекающее действие. Нельзя использовать препарат вместе с другими мазями. При проявлении признаков раздражения на коже необходимо сразу же прекратить использование средства и сообщить об этом своему лечащему врачу. Специалист подскажет, как лечить ушиб голени в домашних условиях, и подберет подходящую мазь.
- Долгит. Крем производится на основе ибупрофена. Препарат оказывает выраженное противовоспалительное и анальгезирующее действие, уменьшает отечность, которая обычно возникает при ушибе, как правой, так и левой голени на фоне воспалительного процесса. После курса лечения улучшается подвижность поврежденной конечности. При наличии открытых ран от средства следует отказаться. Противопоказанием также являются последние три месяца беременности.

Для устранения припухлости подойдет любое из перечисленных средств. Но предварительно рекомендуется сделать охлаждающий компресс, который поможет приостановить распространение отека. Необходимо позаботиться о том, чтобы травмированная конечность была обездвижена. После всех принятых мер можно нанести мазь с противоотечным эффектом.
Мази для устранения гематомы
Очень часто проявляются гематомы при ушибе голени, особенно в случае падения с лестницы, роликов или велосипеда. Сильный удар становится причиной разрыва сосудов и скапливания крови под кожей. Для того чтобы избежать обширного распространения кровоподтеков и синяков, рекомендуется место травмы мазать одним из следующих средств:
- Индовазин. Действующие вещества: троксерутин и индометацин. Препарат назначают для устранения болевого синдрома, отека, синяков и воспаления. Гель следует наносить на травмированную конечность три раза в день, осторожно втирая в область повреждения. Средний терапевтический курс составляет одну неделю. Нельзя применять средство на последних месяцах беременности, в период лактации, при наличии носовых полипов и астмы. При аллергических проявлениях следует прекратить использование препарата. Гель может быть назначен подросткам старше 14 лет.
- Троксерутин. Гель очень эффективен в отношении отеков, синяков и гематомы на голени после ушиба. Его часто используют спортсмены и люди, ведущие активный образ жизни. Применяют препарат два раза в день, слегка массируя голень. Средство противопоказано маленьким пациентам, кормящим матерям, беременным женщинам в I триместре, при некоторых патологиях ЖКТ.
- Лиотон. Препарат производится на основе гепарина. Гель укрепляет стенки сосудов и предотвращает свертываемость крови, что снижает вероятность появления обширных гематом. После курса терапии устраняется отечность, болезненные ощущения и чувство усталости в ногах. Средство подходит для применения детям и будущим матерям. Противопоказанием к применению является тромбоцитопения. Не рекомендуется также использовать гель в случае плохой гемокоагуляции. Наносить средство следует 1-3 раза в сутки, количество обработки травмы зависит от обширности гематомы от ушиба на голени.
- Долобене. Препарат известен своим комплексным воздействием на травматический очаг. Основные компоненты мази: гепарин, диметилсульфоксид, декспантенол. Так как спортсмены чаще всего сталкиваются с травмами, они всегда держат под рукой этот препарат и активно применяют его в лечении ушиба голени с гематомой. Гель обладает противовоспалительным и противоотечным действием. Благодаря декспантенолу он производит ранозаживляющий эффект, поэтому его рекомендуют использовать при ушибе, осложненном ранами, как левой, так и правой голени. После нанесения геля значительно снижаются болезненные проявления, и наступает облегчение. Рекомендуется использовать препарат 3-4 раза в день. Но средство не подходит совсем маленьким пациентам, которым не исполнилось еще 5 лет, беременным и кормящим женщинам. Людям, страдающим серьезными патологиями сердечно-сосудистой системы, болезнями печени, бронхиальной астмой, препарат категорически запрещается для применения. В течение терапевтического курса могут проявиться побочные действия в виде головной боли, чесночного запаха изо рта, кишечных расстройств или нарушения вкусового восприятия. Это временные изменения, которые после прекращения применения геля пройдут.

Важно помнить, что после получения травмы следует отправиться в травмпункт, а не заниматься самолечением. При сильном ушибе голени только травматолог решает, как лечить травму, и какие препараты можно использовать. Также не рекомендуется смешивать разные мази, так как это может привести к аллергической реакции и снизить эффективность препаратов.
Физиотерапевтические процедуры
Ушиб голени и гематома требуют обязательного лечения, но согревающие процедуры в первые дни делать нельзя. Только на третий день врач может назначить лечение при помощи физиотерапевтических процедур. К манипуляциям, которые рекомендованы при таких травмах, относятся:
- УВЧ. Процедура основана на воздействии ультравысокочастотного электромагнитного поля на травмированную часть тела. УВЧ производит противовоспалительный эффект, что способствует улучшению кровотока, дегидратации тканей, снижению экссудации, активизации функции соединительной ткани. Уже после нескольких процедур происходит стимуляция процессов клеточной регенерации, уменьшается отек после ушиба голени. Болезненные ощущения быстрее проходят после УВЧ, уменьшается тонус капилляров, и пострадавший быстрее восстанавливается после травмы.
- Электрофорез с применением йодистого калия. Метод лечения представляет собой сочетание воздействия постоянного тока и вводимых с его помощью лекарственных веществ. Такой метод обычно рекомендуется в случае ушиба с гематомой в зоне голени в качестве эффективного лечения. Манипуляции делают с использованием йодистого калия, фармакологическая активность которого возрастает благодаря воздействию постоянного тока. Лекарственный электрофорез оказывает противовоспалительное, рассасывающее и обезболивающее действие на травмированную конечность. После курса лечения улучшается кровоснабжение тканей и проводимость периферических нервных волокон.
- Магнитотерапия. Суть процедуры заключается в воздействии переменного магнитного поля низкой частоты на зону ушиба. После курса манипуляций уменьшится боль, спадет припухлость, активизируется процесс регенерации поврежденных тканей. Магнитотерапия дает противовоспалительный эффект, что в результате способствует нормализации тонуса кровеносных и лимфатических сосудов, улучшению кровообращения в травмированной ноге и стабилизации оттока лимфы в районе повреждения. Терапевтический курс поможет стабилизировать психологическое состояние и сон пострадавшего. Особенно эффективны манипуляции для пациентов, имеющих гематому голени от ушиба. Лечение поможет сократить сроки исчезновения синяков и кровоподтеков. Но не всем назначается такая процедура. Противопоказанием является наличие кардиостимулятора у пациента, болезни инфекционного характера, беременность и патологические состояния, сопровождающиеся чрезмерной кровоточивостью.
- Лазеротерапия. Суть процедуры заключается в проникновении лазера сквозь поврежденные ткани на большую глубину и стимуляции обмена веществ на этом участке. В результате манипуляции активизируется регенерация, ускоряется заживление и улучшается общее состояние организма пациента.
Период проявления неприятных симптомов после ушиба мягких тканей и кости голени значительно сократится, если использовать физиотерапию.
Лечение в домашних условия
При ушибе голени часто применяют народные средства, которые достаточно эффективны, безвредны и доступны. Использование домашних рецептов не является поводом отказа от консультации с травматологом. Посетить травмпункт рекомендуется в любом случае.

Если врач не возражает против домашней терапии, можно воспользоваться одним из народных рецептов:
- Настой из березовых листьев. Для приготовления средства подойдут свежие листья. Их следует помыть и залить кипящей водой. В настой следует добавить щепотку поваренной соли, после чего отставить раствор для настаивания и остывания. Через несколько часов можно будет воспользоваться средством. Необходимо смочить кусок хлопчатобумажной ткани в березовом настое и приложить к травмированной голени на полчаса. Процедуру рекомендуется повторять несколько раз в день.
- Яблочный уксус. При помощи этого рецепта можно быстро избавиться от синяков и кровоподтеков и предотвратить появление большой гематомы после травмы. Для процедуры следует стакан уксуса подогреть на водяной бане, после чего в теплый раствор добавить 2 капли йода и 10 грамм поваренной соли. Размешать смесь, не давая ей закипеть, и выключить печь. Свернуть кусок марли в несколько слоев, промокнуть полученной смесью и обернуть им травмированную голень. Дополнительно надо приложить грелку с холодной водой, после чего накрыть пострадавшую ногу полиэтиленовой пленкой, укутать теплым шарфом, и выдержать компресс в течение четверти часа. При гематоме от ушиба на голени лечение будет эффективнее, если использовать этот рецепт.
- Ванночка с шалфеем. На литр кипящей воды понадобится 100 граммов сушеной травы. Запарить растительное сырье и дать четверть часа настояться. После этого настой необходимо процедить. Средство можно добавлять в ванночку для ног или применять в виде компресса. Шалфей действует успокаивающе на кожу, снимает раздражение и отечность, способствует быстрому восстановлению после ушиба.
- Настойка арники на спирту. Средство рекомендуется при гематоме от ушиба голени в качестве эффективного лечения с рассасывающим эффектом. Если средство аптечное, то его следует разбавить водой в соотношении 1:10 перед применением. Настойку можно приготовить самостоятельно в домашних условиях. Сухие или свежие цветки арники надо залить спиртом и поставить в темное место для настаивания в течение двух недель. Закрепить терапевтический эффект после курса компрессов можно путем употребления приготовленной настойки внутрь.
- Виноградные листья. Такой настой отлично укрепляет стенки сосудов и снимает отек. На три литра воды понадобится половина стакана виноградных листьев. Ванночку следует делать такой глубины, чтобы вода покрывала голень. Отвар должен быть теплым, и ушибленную ногу рекомендуется держать не менее четверти часа. Процедуры следует делать до полного исчезновения неприятных симптомов.
- Домашняя мазь. Основные компоненты лечебного средства – мед и алоэ. Ингредиенты необходимо взять в пропорции 1:2. Сначала следует измельчить свежую мякоть растения до состояния кашицы. Затем добавить мед, и все тщательно перемешать. Мазь рекомендуется применять несколько раз в день на протяжении одной недели. Такое средство считается первой помощью при ушибе голени. Мед с алоэ быстро снимут воспалительный процесс и припухлость после травмы.
Использование народных рецептов – это возможность быстро восстановиться, если пострадавший сильно ушиб кость голени. Но не следует забывать о консультации у травматолога и традиционном лечении. При любых ушибах растительные средства могут быть использованы в качестве дополнительной терапии.
Интересное видео
Любое неудачное падение с приземлением на плечевой сустав или мощный удар в эту часть тела большим и твердым предметом может закончиться серьезной травмой. Человек интуитивно выставляет вперед руку, стараясь принять удар более мягко. В такой ситуации плечевое соединение испытывает значительную нагрузку, что и становится причиной ушиба плеча. Чтобы избежать серьезных сбоев в функционировании сустава, надо правильно оказать пострадавшему первую помощь и доставить его к врачу.

Причины получения травмы
Любая чрезмерная нагрузка может спровоцировать боль в плечевом суставе, являющемся одним из самых крупных в организме человека. Анатомическое строение плеча отличается сложностью и способностью выполнять движения сразу в нескольких осях, что увеличивает риск развития в нем различных патологий. Поэтому ушиб плечевого сустава может иметь достаточно серьезные последствия.
Самым уникальным, но при этом сложным сочленением в человеческом организме является плечевой сустав. Он выполняет много различных движений, так как сустав плеча образуется путем соединения костей, мышц и сухожилий. Он принимает участие абсолютно во всех движениях руки и способен выдержать очень большие нагрузки. Поэтому плечо уязвимо перед различными патологиями, так как любая травма плеча при падении может привести к серьезным последствиям.
Получить такое повреждение можно на рабочем месте, особенно если это какое-либо производство, дома, во время спортивной тренировки, на игровой площадке или на отдыхе. При этом может травмироваться как сам сустав, так и близлежащие ткани. Обычно основной причиной сильного ушиба плеча является:
- мощный удар;
- сдавливание плечевого сустава;
- неосторожное падение.
Травма плечевого сустава, после которой часто рука не поднимается, обычное явление для молодых людей, активно укрепляющих свое здоровье с помощью регулярных занятий спортом. Спортивные травмы впоследствии становятся причиной, по которой сустав плеча болит постоянно, а иногда даже в состоянии покоя.
Такие повреждения характерны для тренировок по многим видам спорта при отработке тех или иных ударов и техник:
- хоккей с шайбой или мячом;
- гольф;
- большой теннис;
- тяжелая атлетика;
- бодибилдинг;
- гимнастика;
- баскетбол;
- волейбол;
- лыжный спорт;
- фигурное катание.
Любой бросок мяча, отработка удара ракеткой по мячу, упражнение с отягощениями для развития мышц или падение во время спарринга могут закончиться ушибом плеча, требующим лечения. Плечевой сустав часто начинает сильно болеть, потому что падение или удар могут стать причиной повреждения не только мягких тканей, но и сухожилий и мышц. Обычно травмируется не только одна структура.
Сильный ушиб плеча, при котором рука не поднимается, может произойти из-за растяжения или разрыва:
- мышечных тканей, окружающих плечевой сустав;
- синовиальной сумки;
- сухожилий;
- суставной капсулы.
Иногда ушиб плеча при падении может повлечь за собой повреждение костных структур. Такая травма чаще всего возникает при падении с большой высоты или во время транспортной аварии. Разрывы и переломы, сопровождающие ушиб, могут в будущем вызвать артроз плечевого сустава. Для того чтобы избежать болей и контрактуры, проявляющихся после травмы следует уделить внимание комплексному лечению.
Для того чтобы исключить трещину, вывих или перелом, рекомендуется проконсультироваться с травматологом. Специалист осмотрит место повреждения и объяснит, чем лечить сильный ушиб плеча. Заниматься самолечением очень опасно, так как это может спровоцировать появление серьезных последствий. Только врач может оценить масштаб и сложность травмы и предложить метод лечения ушиба.
Симптомы
Последствия любой травмы – это сильно выраженный болевой синдром. И пострадавший нуждается в оказании квалифицированной помощи и лечении. Проявление симптомов повреждения будет зависеть от:
- силы удара;
- высоты падения;
- наличие сопутствующих повреждений плечевого сустава.
Основные симптомы сильного ушиба плеча, требующие лечения, следующие:
- резкая боль в плече при попытке поднять руку;
- проявление обширного отека в зоне плечевого сустава;
- ограничение подвижности поврежденной верхней конечности;
- чувство дискомфорта при активных движениях рукой;
- покраснение кожи в месте ушиба;
- повышение температуры в зоне локализации травмы;
- образование гематомы или синяка на плече.
Боль в плечевом суставе не только является причиной сильных мучений, но и приведет к частичной утрате способности выполнять обычные повседневные действия, без которых невозможно обойтись.
В результате ушиба могут быть затронуты нервные окончания или кровеносные сосуды. В таком случае больной жалуется на сильный дискомфорт в области плеча, который проявляется в виде:
- покалывания;
- потери чувствительности;
- общей слабости.
Причиной появления кровоподтеков и синяков является разрыв мелких сосудов под кожей при прямом ударе или скручивании. Из-за проникновения крови в мягкие ткани кожные покровы приобретают синий или черный цвет, который меняет свой оттенок на фиолетовый. Со временем место травмы зеленеет и желтеет во время процесса заживления.
Если пациент повторно травмируется, то его состояние резко ухудшится. При отказе от лечения или в случае терапевтического курса, проведенного не в полном объеме, у пострадавшего могут появиться осложнения:
- воспаление суставной оболочки;
- накапливание крови в суставной полости;
- воспалительный процесс в области синовиальной сумки сустава;
- воспаление сухожилий.

В результате таких негативных последствий работоспособность человека резко снижается. Пострадавшему требуется обязательная консультация специалиста. Особенно важно обратиться к травматологу в случае нарушения чувствительности травмированной конечности. Это может быть показателем более серьезного повреждения. Врач объяснит, как лечить ушиб плеча после падения.
Поврежденное плечо становится красным, припухшим и горячим. Пострадавший жалуется на резкую боль и трудности с поднятием руки. Часто наблюдается появление пульсации в месте травмы или в самом плече. Кроме того плечевой сустав сильно увеличивается в размерах. После получения ушиба плечевого сустава такие симптомы требуют пристального внимания. Все эти признаки – это повод отправиться в травмпункт, где пациента не только осмотрят, но и сделают рентген.
Когда следует обращаться к специалисту
Только первая степень травмы не требует обязательного посещения травматологического отделения. Если после ушиба не поднимается рука, то это повод отправиться в травмпункт. Последствия повреждения можно оценить по выраженности внешних признаков и ощущений. Но из-за болевого шока часто пострадавший не в состоянии осознать всю серьезность ситуации. Поэтому правильным решением будет после получения ушиба плеча, проконсультироваться со специалистом, который расскажет, как снять боль, и назначит лечение.
Убедиться в необходимости посещения травмпункта поможет самодиагностика. Необходимо выяснить несколько важных моментов:
- насколько сильная боль, и есть ли возможность терпеть ее;
- поднимается ли рука, и во всех положениях поворачивается ли она;
- есть ли возможность делать обычные повседневные дела травмированной рукой.
Если все эти пункты невозможны, то следует обратиться за помощью к травматологу. Возможно, это не обычный банальный ушиб. Своевременная рентгенодиагностика поможет выявить сложность травмы. Если не начать вовремя терапевтический курс после травмы плечевого сустава при падении, то существует огромная вероятность развития в будущем посттравматического артроза.
Первая помощь
При падении человек чаще всего травмирует плечо и верхние конечности. Если пострадавший упал на бок и ударился сильно плечом, ему необходимо срочно оказать первую помощь. Алгоритм действий в таком случае должен быть следующим:
- Покой. Травмированный плечевой сустав следует обездвижить. Это будет способствовать снижению болевого синдрома. Также фиксирующая повязка поможет не только дать отдых поврежденным мягким тканям, но и предотвратить осложнения. Если ушиб сопровождается переломом, то осколки кости могут повредить мышцы и сухожилия во время движения. Для иммобилизации рекомендуется использовать эластичный бинт или любые подручные средства. Если при ушибе плеча рука не поднимается, следует зафиксировать руку, прижатой к боку. Пострадавшему надо принять положение, при котором он чувствует себя лучше.
- Холод. Необходимо охладить место ушиба. Для этого можно использовать смоченную прохладной водой салфетку, приложить мешочек с кусками льда или любой холодный предмет из морозильной камеры. Такая процедура поможет быстро снять боль после ушиба плеча, предотвратить проявление синяка. Охлаждающий компресс приводит к спазму сосудов, что в свою очередь препятствует крови вытекать из поврежденных капилляров. Холод предотвращает появление обширного отека.
- Обезболивание. Также снять боль при ушибе плеча можно при помощи таблетки. Рекомендуется пострадавшему дать Анальгин или Кетанов.
- Консультация специалиста. Необходимо вызвать машину скорой помощи и доставить пострадавшего в травматологическое отделение. Травматолог осмотрит пациента и расскажет, как лечить ушиб плечевого сустава.
Если повреждение первой степени, то достаточно использовать повязку в виде косынки, это поможет снять нагрузку с травмированного плеча. Особенно это важно сделать в случае, когда не поднимается рука после ушиба. Но если травма осложнена наличием открытой раны, ссадин или царапин, то рекомендуется наложить стерильный бинт. Наличие кровотечения требует наложения давящей повязки.
Диагностическое обследование
Любая травма требует диагностики, поэтому рекомендуется сразу же после неприятного инцидента отправиться в травмпункт. Врач осмотрит пострадавшего с ушибом предплечья, и проконсультирует, как снять боль, и какое лечение понадобится в каждом конкретном случае.
Одного осмотра недостаточно, и больному назначат обследование для постановки более точного диагноза и определения характера и сложности повреждения. Эти факторы зависят от того, каким образом и где была получена травма. Степень ушиба определяется по наличию других повреждений:
- разрывов мышц;
- трещин или переломов костей;
- растяжений сухожилий;
- вывиха плечевого сустава.

Своевременная диагностика поможет быстро определиться с правильным диагнозом и начать курс комплексной терапии. Правильное лечение – это возможность быстро восстановиться после ушиба. Диагноз может быть поставлен на основании:
- визуального осмотра пациента травматологом;
- клинической картины;
- опроса пострадавшего.
После проведения этих процедур понадобится ряд диагностических манипуляций, чтобы исключить более серьезные травмы, например, перелом или трещину в плечевом суставе, требующих лечения. Обычно больному назначают:
- рентген плечевого сустава или в более сложном случае всей руки;
- МРТ травмированного плеча;
- УЗИ сустава;
- рентген или МРТ позвоночника, если травма была получена по причине дорожно-транспортной аварии;
- общие анализы крови и мочи;
- при необходимости электрокардиограмму.
При подозрении на серьезное осложнение, травматолог предлагает пройти магниторезонансную или компьютерную томографию. Только после получения всех результатов врач сможет поставить правильный диагноз и объяснить пострадавшему, сколько будет болеть ушиб плеча.
Лечение
После обеспечения первой помощи пострадавшему, ему необходимо помочь добраться до травматологического отделения. В медицинском учреждении врач осмотрит пациента и посоветует, как лечить ушиб плеча.
Основные принципы терапии таких травм включают следующие пункты:
- наложение иммобилизующей повязки или фиксирующего бандажа по результатам осмотра травмы;
- назначение нестероидных противовоспалительных препаратов для снижения болевых проявлений;
- физиотерапевтические процедуры для быстрой реабилитации после ушиба.
При ушибе плечевого сустава сразу проявляется резкая боль. Множественные кровоизлияния и гематомы приводят к неприятным ощущениям и дискомфорту. Терапевтический курс начинают с диагностического обследования, что дает возможность исключить или, наоборот, своевременно выявить дегенеративные изменения в сухожилиях и костях в области травмированного плеча.
Специалист также порекомендует, чем снять боль после ушиба плеча. Обычно врач назначает один из нестероидных противовоспалительных препаратов, которые относятся к группе негормональных средств, оказывающих противовоспалительное действие. В этот список входят следующие медикаменты:
- Ибупрофен;
- Анальгин;
- Напроксен;
- Аспирин;
- Нимесулид;
- Кетопрофен;
- Мелоксикам;
- Диклофенак;
- Пироксикам.
Нестероидные противовоспалительные медикаменты оказывают хорошо выраженное обезболивающее, противовоспалительное и жаропонижающее действие. Механизм воздействия таких лекарств заключается в замедлении образования тканевых гормонов, которые называются простагландинами. Именно они являются причиной развития воспалительного процесса и сопровождающих его болезненных проявлений.
Все эти препараты выпускаются в разных формах для удобства пациентов. Это могут быть:
- таблетки;
- мази;
- гели;
- суппозитории;
- капсулы;
- растворы для инъекций.

Назначение таких препаратов возможно только после того, как лечащий врач получит всю информацию о состоянии здоровья пациента. Поэтому пострадавшему следует сказать травматологу перед началом терапевтического курса нестероидными противовоспалительными средствами важные факты:
- наличие патологий печени и почек;
- проявление аллергической реакции на салицилаты или на любой другой медикамент;
- беременность;
- грудное вскармливание;
- наличие язвы желудка или двенадцатиперстной кишки;
- список других медикаментов, принимаемых больным.
Нельзя самому назначать себе лекарственные препараты. Выбор метода лечения и подходящих медикаментов – это прерогатива специалиста. Поэтому если у пострадавшего болит плечо от ушиба, ему рекомендуется посоветоваться с лечащим врачом, что делать в таком случае. При ушибе плечевого сустава согласно симптомам травматолог подбирает соответствующее лечение.
Кроме того, существуют определенные правила приема нестероидных противовоспалительных лекарств, поэтому консультация специалиста очень важна в случае получения травмы. Принимать лекарства пострадавший должен так, как это ему было назначено врачом.
Пациент обязан следовать следующим рекомендациям травматолога:
- Нестероидные противовоспалительные препараты необходимо принимать не менее чем через час после приема пищи.
- Таблетки следует запивать достаточным количеством жидкости. В большинстве случаев это должна быть обычная питьевая вода.
- Рекомендуется постоянно пополнять запас лекарств, чтобы не прерывать терапии. При необходимости их следует всегда иметь с собой и держать под рукой.
- Категорически запрещается увеличивать дозу, назначенную врачом, и принимать большее количество таблеток.
- При передозировке следует обратиться к врачу или вызвать скорую помощь.
- Нельзя делиться своим лекарством с членами семьи, даже в случае похожих симптомов. Каждый препарат врач выписывает в индивидуальном порядке исходя из диагноза и результатов диагностического обследования. Каждому пострадавшему травматолог назначает, чем лечить ушиб плеча, в конкретном случае.
- Если по какой-то причине был пропущен прием лекарства, нельзя принимать двойную или дополнительную дозу препарата. Следует продолжать прием медикаментов по прежнему графику.
- Если пациент не чувствует улучшения на фоне приема прописанного ему медикамента, ему стоит обсудить это с лечащим врачом.
Очень часто применение нестероидных противовоспалительных лекарств может вызвать ряд проблем, о чем обязательно должен знать больной. Во время терапевтического курса пациент может столкнуться со следующими трудностями:
- Со стороны кожных покровов могут быть негативные проявления в виде сыпи, зуда, отечности или жжения.
- Очень часто проявляются нарушения в работе желудочно-кишечного тракта. Пациент может жаловаться на запор, приступы тошноты, неприятные ощущения в животе или изжогу.
- Анализы могут показать увеличение активности печеночных ферментов.
- Во время длительного терапевтического курса из-за больших доз препарата появляется риск развития побочных явлений со стороны желудочно-кишечного тракта. В редких случаях может диагностироваться пептическая язва или желудочное кровотечение.
- Иногда у пациентов наблюдаются приступы головокружения и чрезмерная усталость.
О любых отклонениях или негативных проявлениях больной должен сообщить своему лечащему врачу. Длительный прием таких лекарственных средств требует регулярного контроля определенных параметров, которые отображают функцию печени и почек. Также требуется наблюдение за показателями периферической крови. Если один из показателей покажет негативный результат, следует прекратить прием медикамента. Лечащий врач подберет другой препарат для лечения ушиба плеча от падения.
Если в первый день после травмы рекомендуется прикладывать только прохладные компрессы к месту ушиба, то на вторые сутки для улучшения рассасывания гематомы, рекомендуется применять следующие средства:
- сетка с йодом на месте повреждения;
- лекарственные препараты для обезболивания и уменьшения воспаления;
- согревающие компрессы;
- использование народных рецептов при ушибе плечевого сустава в лечении.
Массаж или самомассаж допускается только после того, как пройдут болезненные ощущения. Такие манипуляции помогут восстановить двигательную активность плечевого сустава. Приступать к выполнению процедур можно после получения разрешения от лечащего врача. Так как в случае сильного ушиба пострадавшему рекомендуется придерживаться постельного режима в течение первых нескольких дней.

Категорически запрещается растирать место ушиба сразу после травмы. Такие действия могут привести к осложнениям в виде тромбофлебита, который возникает по причине образования сгустков крови в зоне повреждения. Если при своевременно оказанной помощи и лечении травмы гематома не рассасывается на протяжении недели, необходимо проконсультироваться с лечащим врачом. Также специалист разъяснит, как долго болят ушибы плеча.
Мази при ушибе плеча
В комплексной терапии в реабилитационный период после травмы обычно применяются различные мази, гели и кремы. Воздействие их на травмированные мягкие ткани обусловлено свойствами входящих в них компонентов. Некоторые гели вызывают сильную гиперемию кожи:
- Эфкамон. Препарат предназначен для лечения болей воспалительного характера. Основные активные компоненты – метилсалицилат и ментол. Мазь дополнительно содержит камфару. При местном применении средства происходит быстрое появление и сохранение ощущения тепла. Это помогает быстро облегчить сильную боль в области ушиба. Кожные патологии и бронхиальная астма являются противопоказанием для использования препарата. В любом случае рекомендуется проконсультироваться с лечащим врачом. Специалист подскажет, чем снять боль при ушибах плеча.
- Финалгон. Мазь вызывает улучшение кровотока, оказывает длительное согревающее воздействие. Максимальный согревающий эффект начинает проявляться через полчаса, для закрепления результата рекомендуется ушибленное плечо после нанесения препарата накрыть шерстяным шарфом. При использовании средства следует соблюдать осторожность. Надо избегать попадания мази в глаза, на слизистую оболочку, открытые ранки и ссадины. В посттравматический период действие препарата можно усилить при помощи массажа.
- Гимнастогал. Препарат оказывает болеутоляющее и противовоспалительное действие. Мазь следует наносить легкими массирующими движениями. При сильном ушибе рекомендуется применять совместно с Випратоксом. Прежде чем начать использование средства, рекомендуется проконсультироваться с травматологом. Специалист объяснит, как и чем снять боль от ушиба плеча.
Для снятия отека и воспаления назначают совсем другие средства:
- Гирудоид. Мазь способствует улучшению кровоснабжения кожных покровов. Средство оказывает расслабляющее и болеутоляющее действие, способствуя быстрому заживлению мягких тканей. Препарат следует наносить на ушибленное плечо легкими массирующими движениями до полного его впитывания. Если травма была сложной, и долго болит ушиб плеча, рекомендуется поврежденный участок тела обильно смазывать мазью, захватывая как можно большую зону, и затем накладывать бинт. Обработка места ушиба в течение недели даст хорошие результаты.
- Лазонил. Мазь обладает свойством проникать в глубоколежащие мышечные ткани. Препарат действует как противовоспалительное и болеутоляющее средство. Мазь используют два раза в день, нанося тонким слоем и осторожно втирая в больное плечо. Средство можно принимать только при закрытых травмах. Не допускается применение препарата при наличии ссадин и ран, кровотечении, инфекционных болезнях, в зонах инфицирования.
- Гепариновая мазь. Средство применяется для рассасывания синяков, гематом и кровоподтеков. Препарат эффективно обезболивает ушибленное плечо. Мазь рекомендуется применять трижды в день. Терапевтический курс составляет одну неделю. Благодаря средству перестанут проявляться новые кровоподтеки и синяки. Поэтому в случае, когда человек сильно ушиб плечо, и не знает, что делать для рассасывания гематомы, он может воспользоваться этой мазью.

Отечность и боль, которые появляются после травмы, являются следствием повреждения мелких сосудов, гипоксии мягких тканей и повышения проницаемости капилляров. Результатом такого воздействия становится ухудшение кровообращения. Из-за ушиба нарушается отток крови и питание тканей. Процесс регенерации значительно замедляется. Необходимо посоветоваться с лечащим врачом, как снять боль от ушиба плеча.
Применение мазей, гелей и лечебных кремов помогает решить все эти проблемы. Действие таких препаратов направлено на:
- обезболивание;
- предотвращение раздражения кожных покровов;
- рассасывание кровоподтеков и припухлости;
- нормализацию кровообращения;
- активизацию регенерации тканей.
В случае сильной боли при ушибе плеча лечение должен назначать только специалист. Нельзя самостоятельно подбирать себе мазь. Многие препараты могут использоваться только для определенных целей. Так, например, при острой травме не разрешается применять сильно раздражающие мази, вызывающие гиперемию. В таком случае рекомендуется воспользоваться мазью с анальгезирующим и противовоспалительным эффектами. Обычно такие препараты производятся на основе гепарина, растительных экстрактов или анестетиков.
Следует помнить, что при свежих травмах мазь нельзя втирать. Такие действия могут вызвать гиперемию тканей. Рекомендуется использовать гели, обладающие лучшей всасывательной способностью и охлаждающим действием. В период реабилитации после получения повреждения врач обычно назначает препараты, цель которых улучшить микроциркуляцию в тканях. При выборе средства в любом случае необходимо проконсультироваться с травматологом. Специалист разъяснит, как снять боль при ушибе плеча.
Лечение в домашних условиях
Если травма не сопровождается серьезными осложнениями, то во время терапевтического курса можно использовать рецепты народной медицины. Как лечить ушиб плеча в домашних условиях, знают народные целители. Они могут предложить различные эффективные компрессы, настои и мази, которые помогут снять отечность и уменьшить болезненные ощущения. Такие средства содержат только природные компоненты.
Быстрее восстановиться после травмы плеча помогут следующие рецепты:
- Компресс с дубовой корой. Для манипуляции потребуется равное количество коры дуба и цветков маргаритки. На 30 грамм смеси взять стакан кипятка, заварить и поставить настаиваться на полчаса. Затем намочить кусок марли и приложить к ушибленному плечу.
- Мазь на основе корня лопуха. Растительный компонент средства следует измельчить. Затем залить растительным маслом так, чтобы покрыть всю массу. Смесь должна постоять один день. После настаивания массу следует прогреть на водяной бане в течение 10 минут, затем процедить и убрать в прохладное место. Такая мазь эффективна при ушибе плечевого сустава в качестве лечения в домашних условиях.
- Фасолевый компресс. Если человек получил ушиб плеча при падении, то в лечении можно использовать этот старый рецепт. Для приготовления компресса следует отрезать кусок льняной натуральной ткани, нанести на него толстый слой свежего приготовленного пюре из фасоли, дополнительно взбрызнуть его оливковым маслом и приложить к травмированному участку тела. Для процедуры понадобится 1 час, после чего компресс снять и плечо аккуратно обмыть теплой водой.
- Камфорный спирт. Если есть в доме это средство, то не стоит беспокоиться, чем лечить ушиб плеча в домашних условиях. Через пару дней после травмы можно приступать к согревающим процедурам. Плечо рекомендуется растирать этим средством. Камфорный спирт хорошо снимает воспалительный процесс. Процедуру надо выполнять в вечернее время перед сном. Для усиления согревающего эффекта ушибленное плечо следует укрывать теплым платком.
Если болит плечо после ушиба, знатоки народной медицины всегда знают, что делать. Но следует помнить, что домашние рецепты могут применяться только в качестве вспомогательной терапии.
Период восстановления после травмы
Уже через пару дней после повреждения можно начинать делать массаж. Такие манипуляции помогут значительно уменьшить время восстановления. Начинать массаж рекомендуется со здоровой части тела, чтобы пациент постепенно привык к массажному воздействию. Если у пострадавшего ушиб правого предплечья, то начинать следует с левого плеча, постепенно переходя на травмированный сустав.
Точно также при ушибе левого плечевого сустава начинать надо со здоровой части тела. Первым делом массируют зону над травмированным участком, чтобы обеспечить отток лимфы и крови. Достаточно делать лечебный массаж два раза в день по несколько минут. Рекомендуется чередовать поглаживающие движения с растирающими.
Как только уменьшатся болезненные ощущения, и не будет температуры, можно уже начинать массировать непосредственно место ушиба. На этом этапе дополнительно к поглаживаниям и растираниям добавляют разминание. С каждой процедурой необходимо продолжительность и интенсивность массажа увеличивать.
В реабилитационный период пациенту также рекомендуется заниматься лечебной гимнастикой, которая позволит улучшить общее состояние пострадавшего и вернет связкам и мышцам эластичность и тонус.
Комплекс упражнений после ушиба плеча при падении следует составлять исходя из симптомов в индивидуальном порядке. Если нет опасных осложнений, то занятия можно начинать со второго дня после травмы. Основной упор делают на отведение поврежденной руки и перемещение плеча.
Во время выполнения упражнений надо постараться, чтобы мышцы в области плеча были расслабленными. Только в таком случае можно получить хороший результат. Нельзя сразу нагружать больной сустав. На начальном этапе все упражнения должны быть общетонизирующими. В комплекс следует включить следующие движения:
- сжимание и разжимание пальцев;
- движения кистью по кругу;
- приподнимание плечевых суставов;
- отведение и возврат плеча;
- движения травмированной конечностью во все стороны.
Полностью поднимать пострадавшую руку можно будет уже на втором этапе, но при этом следует задействовать здоровую конечность. Когда пациент уже начнет восстанавливаться, можно будет использовать разные приспособления, например, гантели. Серьезные нагрузки разрешаются только на последнем этапе выздоровления.
Прежде чем полностью переходить к своей обычной повседневной активности, необходимо проконсультироваться с лечащим врачом. Травматолог подскажет, сколько может болеть ушиб плеча, и когда уже стоит нагружать пострадавший сустав.
Интересное видео
Как излечить ушибленное лицо
Есть много возможных причин ушибленного лица, которое может быть очень болезненным. Некоторые люди с ушибленным лицом могут также чувствовать себя неловко, особенно на работе или в школе.
Большинство синяков заживают самостоятельно. Тем не менее, несколько процедур и средств могут ускорить процесс заживления.
Продолжайте читать, чтобы узнать больше о том, как помочь заживлению синяка на лице.
Исследования о том, можно ли ускорить процесс заживления синяков, дали неоднозначные результаты.
В исследовании 2013 года сравнивались следующие популярные методы лечения:
- лазеротерапия
- сыворотка от ушибов
- холодные компрессы
- перекись водорода
Исследователи обнаружили, что ни одна из процедур не привела к статистически значимым различиям во времени заживления или Появление синяка по сравнению с плацебо.
Однако другие исследования показали, что некоторые методы лечения могут ускорить заживление. Может быть полезно поэкспериментировать с несколькими стратегиями лечения.Люди могут попробовать следующее:
RICE
Отдых, лед, сжатие и подъем (RICE) – это стандартный способ лечения широкого спектра травм.
Человек может отдохнуть травмы, защищая ее и избегая раздражения. Делать это может быть сложно, когда синяк находится на лице, поэтому лучше всего сосредоточиться на защите лица от дальнейших травм, избегая контактных видов спорта и других видов деятельности с высоким риском получения травмы.
Лед не только помогает при боли, но также может замедлять кровотечение, делая синяк менее тяжелым.Применение холодных компрессов в течение примерно 20 минут может помочь ослабить отек и воспаление. Обледенение травмы в течение первых 24–48 часов обычно дает наибольшую пользу.
Используя пакет со льдом, человек также может осторожно сжимать пораженный участок несколько раз в день. Сжатие может уменьшить отек и воспаление.
Повышение кровоподтеков замедляет приток крови к этой части тела, что может облегчить отеки и кровотечения. Ночью человек с ушибленным лицом может спать на дополнительной подушке или двух, чтобы слегка приподнять лицо.
Arnica montana
Arnica montana , или арника, является традиционной травяной терапией, которую люди связывают с ослаблением воспаления. Это также может помочь с синяками. В исследовании, проведенном в 2016 году с участием людей, перенесших ринопластику (работа с носом), сравнивались целебные эффекты арники с эффектами плацебо. Результаты показали, что арника ускорила заживление и уменьшила интенсивность синяков.
Однако, исследование было небольшим, сравнивая только 13 пользователей плацебо с девятью пользователями арники.Необходимы дополнительные исследования, чтобы продемонстрировать эффективность арники при лечении других типов ушибов.
Витамин К
Витамин К помогает организму контролировать кровотечение, поддерживая свертываемость крови. Исследование, проведенное в 2009 году, показало, что гель с витамином К может снизить степень синяков после лазерного лечения. Тем не менее, исследование было небольшим и включало только 20 участников. Более поздние исследования не проверили это утверждение, поэтому витамин К остается бездоказательным средством от синяков.
Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты (НПВП) – это группа обезболивающих, которые могут помочь при отеках и воспалениях.Они не излечивают синяк, но могут облегчить боль и могут помочь ушибу выглядеть менее опухшим.
Тем не менее, НПВП могут увеличить кровотечение, что может замедлить заживление, особенно в первые несколько часов после травмы.
Лазерное лечение
Лазерное лечение импульсным лазером на красителе может помочь устранить серьезные синяки. Например, исследование 2018 года показало, что лазеры могут уменьшить появление синяков после инъекций косметического наполнителя. Импульсные лазеры на красителях доступны только в клинических условиях, поэтому они не являются жизнеспособным средством лечения синяков в домашних условиях.
Большинство синяков на лице не требуют медицинской помощи. Однако ушиб лица иногда может сопровождать более серьезную травму, такую как перелом кости. Если кажется, что лицо человека упало, или боль невыносима, они должны как можно скорее обратиться к врачу в случае перелома одной из костей лица.
Человек должен также обратиться к врачу, если:
- синяк, кажется, заживает, но затем становится хуже
- , есть серьезные синяки без видимой причины
- , синяк не заживает в течение недели или двух
- , у которых есть нарушение свертываемости крови и выдержать серьезный синяк
- ушиб очень болезненный, и боль не улучшается при домашнем лечении
Врачи иногда называют ушибы ушиб или экхимоз.Они возникают, когда травма повреждает кровеносные сосуды под кожей, но кожа, покрывающая сосуды, остается неповрежденной.
Поверхностные синяки повреждают капилляры прямо под кожей. Однако более глубокие синяки могут повредить мышцы или кости, и на заживление обычно уходит больше времени.
Внезапный удар по лицу может вызвать кровоподтеки от легкой до тяжелой степени. В большинстве случаев более сильные удары вызывают более глубокие и болезненные ушибы. Некоторые общие причины ушибленного лица включают:
- падение и приземление на лицо
- столкновение с объектами, такими как углы книжного шкафа
- дорожно-транспортных происшествий
- спортивные травмы, особенно в таких видах спорта, как футбол, которые имеют тенденцию вызывать травму головы
- ссор и ссор
У некоторых людей синяки легче и тяжелее, чем у других.Многочисленные медицинские состояния и некоторые лекарственные препараты могут вызывать легкие кровоподтеки, в том числе:
Узнайте о семи возможных причинах кровоподтеков.
Синяки на лице могут быть очень болезненными, особенно на чувствительных участках, таких как нос и щеки. Большинство синяков заживают самостоятельно, но некоторые процедуры и средства могут помочь ускорить процесс заживления.
Иногда то, что кажется синяком, фактически является признаком другого заболевания, такого как нарушение свертываемости крови.
Человек, у которого очень болезненный ушиб или ушиб, который не заживает, должен обратиться за медицинской помощью.
причин, симптомов, лечения и многое другое
Синяки, также называемые ушибами, не являются чем-то необычным. Этот тип обычно незначительной травмы возникает, когда какой-либо объект или другой человек вступает в сильный контакт с поверхностью вашей кожи и травмирует мышцы, крошечные кровеносные сосуды, называемые капиллярами, и другие соединительные ткани под кожей.
Синяки особенно распространены, если вы занимаетесь любыми видами спорта, которые могут (буквально) сбить вас с ног, например:
- футбол
- футбол
- хоккей
- бейсбол
- регби
Вы также можете получить их легко, если вы:
- садитесь слишком сильно
И, как и большинство других синяков, они, как правило, не так серьезны.Вы, вероятно, будете получать синяки по всему телу на протяжении всей жизни, некоторые из которых вы можете посмотреть и подумать: Как это произошло?
Но когда синяк – это просто синяк, и когда стоит поговорить с врачом? Давайте углубимся в детали.
Нежное или болезненное красноватое, синеватое, желтоватое пятно с четкой границей вокруг него, которое отличает его от окружающей кожи, является наиболее видимым симптомом синяка.
Капиллярное кровотечение – это то, что вызывает красновато-синий цвет большинства синяков.Повреждение мышц или других тканей имеет тенденцию вызывать дополнительную нежность или боль вокруг синяка при прикосновении к нему.
В большинстве случаев это единственные симптомы, которые вы заметите, и синяк исчезнет сам по себе в считанные дни. Более серьезные синяки или те, что покрывают большую область кожи, могут заживать дольше, особенно если вы продолжаете получать удары в этой области.
Другие возможные симптомы ушибов включают:
- плотная ткань, отек или комок крови под областью синяка
- слабая боль при ходьбе и давление на синяк ягодицы
- сжимание или боль при вас переместите ближайший тазобедренный сустав
Как правило, ни один из этих симптомов не требует посещения вашего врача, но если вы считаете, что ваш синяк может быть симптомом более тяжелой травмы или состояния, обратитесь к врачу, чтобы поставить диагноз.
Немедленно обратитесь к врачу, если вас беспокоит ушиб или его симптомы после травмы.
В большинстве случаев синяк не является причиной для беспокойства, но если симптомы не проходят сами по себе через несколько дней или ухудшаются со временем, вам может потребоваться немедленная медицинская помощь.
Ваш врач начнет с полного физического осмотра всего вашего тела, в том числе ушибленной области, в частности, для выявления каких-либо признаков тяжелых травм.
Если ваш врач обеспокоен тем, что вы могли повредить какие-либо ткани вокруг ушибленной области, он может также использовать технологии визуализации для более детального изучения области, например:
- Рентген .Это поможет найти сломанные кости или поврежденные суставы.
- УЗИ. Это выглядит для мышечных травм, таких как разрыв мышц с образованием гематомы.
- МРТ. МРТ обеспечивает детальную трехмерную визуализацию нижней части спины и таза, особенно если ваш врач подозревает травмы бедра или нижней части спины, которые могут включать нервы, такие как компрессия спинного нерва.
- КТ. Эти изображения могут помочь найти травмы ягодичной области и таза.
Типичный синяк прикладом лечится легко. Начните с метода RICE, чтобы сохранить боль и отек:
- Отдых. Прекратите делать то, что вызвало у вас синяки, например, заниматься спортом, чтобы не дать вам больше синяков или дальнейшего напряжения любых поврежденных мышц или тканей. Если возможно, наденьте прокладку на заднюю часть, чтобы предотвратить дальнейший сильный или травмирующий контакт.
- Ice. Сделайте холодный компресс, обернув пакет со льдом или замороженный пакет с овощами в чистое полотенце и аккуратно положив его на синяк на 20 минут.
- Сжатие. Оберните повязку, медицинскую ленту или другой чистый упаковочный материал плотно, но аккуратно вокруг синяка.
- Высота. Поднимите травмированную область выше уровня сердца, чтобы кровь не собиралась. Это необязательно для синяка прикладом.
Продолжайте использовать этот метод несколько раз в день по 20 минут, пока боль и отек больше не будут вас беспокоить. Заменяйте любые повязки, по крайней мере, один раз в день, например, когда вы моетесь или принимаете душ.
Вот несколько других способов лечения синяка и его симптомов:
- Принимайте обезболивающее лекарство. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил), могут сделать любую сопровождающую боль более терпимой.
- Подать тепло. Вы можете использовать теплый компресс после того, как начальная боль и отек уменьшатся.
- Нежные растяжки или массаж. Это может помочь вам восстановить полный диапазон движений и снять боль.
- Держись подальше от ног. Отдыхайте до тех пор, пока не исчезнут синяки, боль и припухлость, особенно если вы считаете, что ваши мышцы или суставы могут быть повреждены.
Некоторые осложнения из-за серьезного синяка или другой травмы могут потребовать не только домашнего лечения. Они требуют ухода вашего врача и могут включать в себя:
Немедленно обратитесь к врачу, если у вас возникнут какие-либо из следующих симптомов:
- онемение или потеря чувствительности в заднице или в одной или обеих ногах
- частичная или полная потеря способности к двигать бедрами или ногами
- неспособность нести вес на ногах
- сильная или острая боль в заднице, бедрах или ногах, независимо от того, двигаетесь вы или нет
- сильное наружное кровотечение
- боль в животе или дискомфорт, особенно если оно сопровождается тошнотой или рвотой
- – пурпурным пятном крови, или пурпурой, которая появляется без травм
Следуйте инструкциям вашего врача о возвращении к занятиям спортом или другим физическим нагрузкам после сильного ушиба или травмы приклада.Слишком быстрое возобновление действия может привести к дальнейшим травмам, особенно если мышцы или другие ткани не полностью зажили.
Примите некоторые из следующих мер для предотвращения ушибов и других травм приклада:
- Защитите себя. Носите защитную прокладку или другое защитное снаряжение, когда вы занимаетесь спортом или другими видами деятельности, которые могут сбить вас с ног.
- Будьте осторожны, когда играете. Не делайте каких-либо смелых или рискованных действий во время игры или во время активности, если нет ничего, что могло бы помешать вашему падению, например, наступление на землю.
Синяки при заднице, как правило, не являются серьезным вопросом. Небольшие мелкие синяки должны исчезнуть самостоятельно через несколько дней, а более крупные синяки могут занять более пары недель, чтобы полностью зажить.
Обратитесь к врачу как можно скорее, если вы заметите какие-либо ненормальные симптомы, такие как онемение, покалывание, потеря амплитуды движений или ощущений, или если симптомы не проходят самостоятельно. Ваш врач может диагностировать любую травму или основное состояние, которое может повлиять на ваш синяк.
Почему, что делать и профилактика
После того, как у вас взята кровь, вполне нормально иметь небольшой синяк. Синяк обычно появляется из-за того, что мелкие кровеносные сосуды случайно повреждаются, когда ваш врач вводит иглу. Синяк может также образоваться, если после удаления иглы не было приложено достаточное давление.
Синяки после взятия крови, как правило, безвредны и не требуют лечения. Но если ваши синяки большие или сопровождаются кровотечением в другом месте, это может быть признаком более серьезного заболевания.
Синяки, также известные как экхимозы, возникают, когда повреждены капилляры, расположенные под кожей, что приводит к кровотечению под кожей. Сам синяк – это изменение цвета крови, попавшей под поверхность кожи.
Повреждение кровеносных сосудов
Во время взятия крови врач, специально обученный для сбора крови – скорее всего, флеботомист или медсестра, вводит иглу в вену, обычно на внутренней стороне локтя или запястья.
Когда игла вставлена, она может повредить несколько капилляров, что приведет к образованию синяка.Это не обязательно вина человека, который берет кровь, так как не всегда возможно увидеть эти маленькие кровеносные сосуды.
Также возможно, что игла должна быть перемещена после первоначального размещения. Человек, забирающий кровь, может также вставить иглу слишком далеко за пределы вены.
Маленькие и труднодоступные вены
Если у человека, забирающего кровь, есть какие-либо трудности с обнаружением вены – например, если ваша рука распухла или ваши вены менее заметны – это повышает вероятность повреждения кровеносных сосудов. ,Это можно назвать «трудной палкой».
Человек, который берет кровь, обычно тратит время, чтобы найти лучшую вену, но иногда они не достигают успеха с первой попытки.
Недостаточное давление после
Еще одна причина, по которой может образоваться синяк, заключается в том, что человек, забирающий кровь, не оказывает достаточного давления на место прокола после удаления иглы. В этом случае больше шансов, что кровь попадет в окружающие ткани.
Другие причины кровоподтеков после взятия крови
Вы можете быть более склонными к кровоподтекам во время или после взятия крови, если вы:
- принимаете лекарства, называемые антикоагулянтами, которые снижают свертываемость крови, такие как аспирин, варфарин (кумадин) и клопидогрел (Plavix)
- принимают нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Advil, Motrin) или напроксен (Aleve), для облегчения боли
- принимают травы и добавки, такие как рыбий жир, имбирь или чеснок, которые может также снизить способность вашего организма к сгустку У
- имеется другое заболевание, при котором у вас легко возникают синяки, включая синдром Кушинга, заболевание почек или печени, гемофилию, болезнь фон Виллебранда или тромбоцитопению
Пожилые люди также могут легче ушибать, как их кожа тоньше и содержит меньше жира, чтобы защитить кровеносные сосуды от травм.
Если синяк образуется после взятия крови, это обычно не повод для беспокойства. Однако, если вы заметите синяки на других частях вашего тела или у вас очень большой синяк, у вас может быть другое состояние, которое может объяснить синяки.
Вы не всегда можете избежать кровоподтеков после взятия крови. У некоторых людей синяки просто легче, чем у других.
Если у вас запланирована сдача крови, есть несколько шагов, которые вы можете предпринять, чтобы предотвратить ушиб:
- Не принимайте ничего, что может вызвать истончение крови, за несколько дней до встречи и через 24 часа после взятия крови в том числе внебиржевые НПВП.
- Не переносите тяжелые предметы, в том числе сумочку, используйте эту руку в течение нескольких часов после взятия крови, поскольку подъем тяжелых предметов может оказать давление на место иглы и сместить сгусток крови.
- Носите топ с свободными рукавами во время отбора крови.
- Сильно надавите, как только игла извлечена, и держите повязку в течение нескольких часов после взятия крови.
- Если вы заметили образование синяка, примените холодный компресс к области инъекции и поднимите руку, чтобы ускорить процесс заживления.
Вы должны сообщить своему врачу и лицу, берущему кровь, если у вас часто возникают кровоподтеки от взятия крови. Не забудьте также сообщить им, если у вас есть какие-либо медицинские условия или вы принимаете какие-либо лекарства, которые, как известно, вызывают проблемы со свертыванием.
иглы-бабочки для забора крови
Если вы заметили, что человеку, забирающему кровь, трудно найти хорошую вену для взятия крови, вы можете запросить использование иглы другого типа, называемой иглой-бабочкой, также известной как крылатый инфузионный набор или набор вен на голове.
Иглы-бабочки часто используются для забора крови у младенцев, детей и пожилых людей. Игла-бабочка требует меньшего угла и более короткой длины, что облегчает ее размещение в маленьких или хрупких венах. Это уменьшает вероятность того, что вы будете кровоточить и ушибаться после взятия крови.
Важно знать, однако, что медицинским работникам, которые берут кровь, рекомендуется использовать традиционные методы перед использованием игл бабочки из-за риска свертывания.
Если вы попросите иглу-бабочку, есть вероятность, что ваш запрос может быть не удовлетворен.Для взятия крови с помощью иглы-бабочки может потребоваться больше времени, поскольку она меньше или тоньше, чем стандартная игла.
Если ушиб большой или вы замечаете, что у вас легко возникают ушибы, это может указывать на основное состояние, такое как проблема со свертыванием крови или заболевание крови. Помимо кровоподтеков после взятия крови, вам следует обратиться к врачу, если у вас:
- часто возникают большие синяки, которые невозможно объяснить
- имеют в анамнезе значительное кровотечение, например во время операции
- внезапно начинают синяки после вас начать новое лекарство
- имеют семейную историю кровоподтеков или эпизодов кровотечения
- испытывают необычные кровотечения в других местах, таких как ваш нос, десны, моча или стул
- имеют сильную боль, воспаление или отек в месте В результате взятия крови
- на месте взятия крови образуется комок
Синяки после взятия крови довольно распространены и исчезают сами по себе, когда организм реабсорбирует кровь.Синяк вызван повреждением нескольких мелких кровеносных сосудов во время процесса взятия крови, и, как правило, это не вина вашего врача.
Синяк может изменить цвет от темно-сине-фиолетового до зеленого, а затем от коричневого до светло-желтого в течение недели или двух, прежде чем он полностью исчезнет.
Боль в груди может вызывать тревогу, но чаще всего в этом нет ничего серьезного. Многие люди с болью в груди описывают чувство, будто их грудь ушиблена. Грудина чаще называется грудиной.
Хотя у вас может быть синяк на грудине, эта боль, скорее всего, вызвана костохондритом. Это воспаление хряща, который соединяет ваши ребра с грудиной. Узнайте о других возможных причинах боли в грудине.
Однако, если вы недавно попали в аварию или получили удар в грудь, у вас может быть ушиб грудины. Продолжайте читать, чтобы узнать больше о признаках, чтобы высматривать и варианты лечения.
Основным симптомом ушиба грудины является сильная боль, которая часто усиливается, когда вы дышите, кашляете или поворачиваете туловище.
Другие симптомы ушиба грудины включают в себя:
- изменение цвета кожи груди
- нежность
- отек
- жесткость
Ушиб грудины почти всегда является результатом травматического удара по области груди или грудины.Это часто вызвано автомобильными авариями. Удар грудью о руль или удары ремнем безопасности могут привести к ушибу грудины. Спортивные травмы, особенно в результате сильных контактных видов спорта, также могут привести к ушибу грудины. В редких случаях особенно сильный кашель может повредить и грудину.
Ваш врач может определить, есть ли у вас ушиб грудины, пройдя медицинский осмотр. Они проверят наличие признаков синяков, таких как отек или изменение цвета. Вам также может понадобиться рентген грудной клетки, чтобы убедиться, что у вас нет перелома грудины.Синяки на ваших костях не будут видны на рентгеновских снимках, поэтому они также могут помочь подтвердить ваш диагноз.
Лечение синяка на груди часто включает в себя ожидание его заживления самостоятельно, что обычно занимает от двух до четырех недель, хотя время заживления варьируется в зависимости от того, насколько серьезен синяк.
Во время заживления грудины вы можете сделать несколько вещей, чтобы ускорить процесс и уменьшить боль, в том числе:
В некоторых случаях синякоподобные боли в груди могут быть признаком более серьезного заболевания.Обратитесь за неотложной помощью, если боль в груди сопровождается одним из следующих действий:
Кроме того, обратитесь в отделение неотложной помощи, если вы попали в автомобильную аварию на высокой скорости. Переломы грудины в результате этих несчастных случаев часто связаны с другими травмами, которые должны быть оценены лечащим врачом.
Хотя ушиб грудины может быть серьезным, потому что он так близок вашему сердцу, он обычно заживает сам по себе в течение нескольких недель. Пока вы лечитесь, старайтесь избегать как можно большего количества тяжелой работы.Если вы начинаете замечать другие симптомы, такие как боль в челюсти или головокружение, немедленно свяжитесь с врачом.

































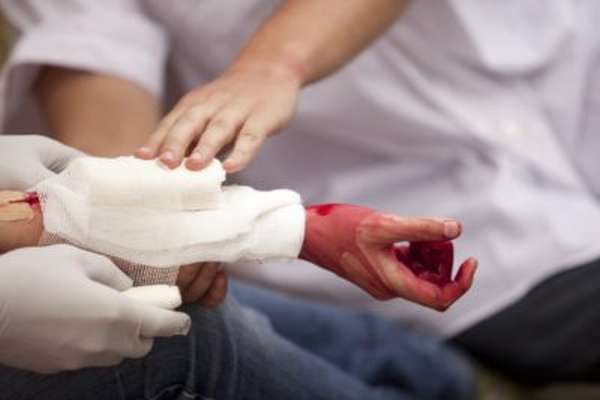
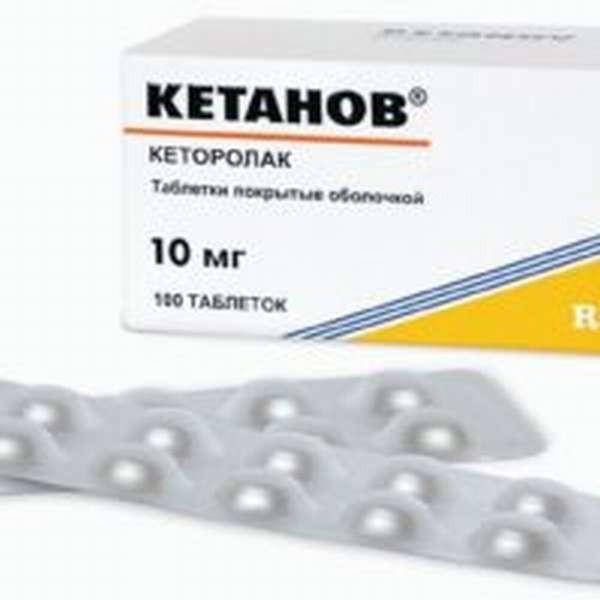






 Вначале нужно обратиться в регистратуру медицинского учреждения и попытаться там узнать, к какому врачу обращаться с артрозом или артритом. Но обычно выяснить это не удается. Тогда надо попробовать следующее: можно записаться на прием к терапевту, а затем у него выяснить, какой врач лечит артроз. Но сделать это будет достаточно сложно, так как обычно у кабинета терапевта собираются большие очереди пациентов. Поэтому придется потратить целый день на выяснение.
Вначале нужно обратиться в регистратуру медицинского учреждения и попытаться там узнать, к какому врачу обращаться с артрозом или артритом. Но обычно выяснить это не удается. Тогда надо попробовать следующее: можно записаться на прием к терапевту, а затем у него выяснить, какой врач лечит артроз. Но сделать это будет достаточно сложно, так как обычно у кабинета терапевта собираются большие очереди пациентов. Поэтому придется потратить целый день на выяснение.
 Он обследует ткани и суставы, даст свое заключение, с которым больной направляется к ревматологу. Врач этой специальности является основным при борьбе с артритом. Он делает главные назначения, проводит консультации с больным, курирует пациента до конца лечебного процесса.
Он обследует ткани и суставы, даст свое заключение, с которым больной направляется к ревматологу. Врач этой специальности является основным при борьбе с артритом. Он делает главные назначения, проводит консультации с больным, курирует пациента до конца лечебного процесса. Артропатия не имеет возрастных ограничений и поражает как людей преклонного возраста, так и лиц среднего и подросткового возраста. В современной медицине до сих пор не решен вопрос о прогнозе и профилактики этого тяжелого недуга, врачи и ученые ищут пути лечения от недуга.
Артропатия не имеет возрастных ограничений и поражает как людей преклонного возраста, так и лиц среднего и подросткового возраста. В современной медицине до сих пор не решен вопрос о прогнозе и профилактики этого тяжелого недуга, врачи и ученые ищут пути лечения от недуга.



 Диагностика складывается из нескольких частей:
Диагностика складывается из нескольких частей:










 Ankle painful — skeleton x-ray, 3D Illustration medical concept.
Ankle painful — skeleton x-ray, 3D Illustration medical concept. Плантарный фасцит стопы вызывает пяточную шпору
Плантарный фасцит стопы вызывает пяточную шпору





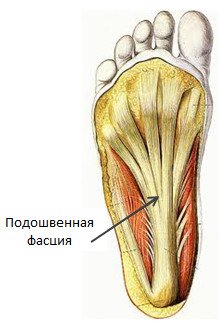
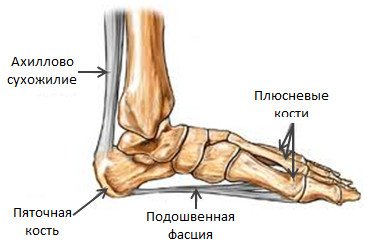




 Плантарный фасциит относится к заболеваниям костной системы и соединительной ткани.
Плантарный фасциит относится к заболеваниям костной системы и соединительной ткани.





 Мужская репродуктивная система
Мужская репродуктивная система Простата здоровая и простатит
Простата здоровая и простатит Злокачественная опухоль
Злокачественная опухоль Аденома предстательной железы
Аденома предстательной железы Острым простатитом называют острое воспаление предстательной железы, вызванное проникновением инфекции
Острым простатитом называют острое воспаление предстательной железы, вызванное проникновением инфекции





 См. Информацию для пациентов о подошвенном фасциите, написанную авторами этой статьи.
См. Информацию для пациентов о подошвенном фасциите, написанную авторами этой статьи. О влиянии бани на организм известно давно, потому что при комбинации пара, очищенной воды, древесины и температуры в человеческом теле активируются разные процессы, отвечающие за выведение токсинов, обновление.
О влиянии бани на организм известно давно, потому что при комбинации пара, очищенной воды, древесины и температуры в человеческом теле активируются разные процессы, отвечающие за выведение токсинов, обновление. Лечить остеохондроз и болезни суставов можно не только аппаратными процедурами или таблетками, но и баней, так как пар заставляет активизировать процесс обновления, улучшения кровообращения, обновления клеток.
Лечить остеохондроз и болезни суставов можно не только аппаратными процедурами или таблетками, но и баней, так как пар заставляет активизировать процесс обновления, улучшения кровообращения, обновления клеток. Посещение бани и парилки при шейном остеохондрозе может оказывать прямое или частичное воздействие, когда наблюдается улучшение кровообращения в позвоночнике и шее, выведение токсинов, снятие напряжения, расслабление и обезболивающий эффект.
Посещение бани и парилки при шейном остеохондрозе может оказывать прямое или частичное воздействие, когда наблюдается улучшение кровообращения в позвоночнике и шее, выведение токсинов, снятие напряжения, расслабление и обезболивающий эффект. Лечение остеохондроза поясничного отдела при помощи бани использовали давно, хотя в комбинации с остеопатией.
Лечение остеохондроза поясничного отдела при помощи бани использовали давно, хотя в комбинации с остеопатией. Если наблюдается остеохондроз грудного отдела, то при посещении бани и парилки важно не переохлаждаться, не делать растирания снегом.
Если наблюдается остеохондроз грудного отдела, то при посещении бани и парилки важно не переохлаждаться, не делать растирания снегом. Посещать баню и парилку при остеохондрозе можно только после разрешения врача, потому что наличие запущенной фазы болезни, подагры, сердечных болезней или патологий может сыграть не на руку больному.
Посещать баню и парилку при остеохондрозе можно только после разрешения врача, потому что наличие запущенной фазы болезни, подагры, сердечных болезней или патологий может сыграть не на руку больному. Есть и ряд противопоказаний, при которых посещать баню, парилку для лечения остеохондроза запрещается. Об этом нужно заранее сообщить врачу и получить его рекомендации.
Есть и ряд противопоказаний, при которых посещать баню, парилку для лечения остеохондроза запрещается. Об этом нужно заранее сообщить врачу и получить его рекомендации.
 Существует и особые хитрости, которые можно использовать в бане или парилке при лечении остеохондроза. Рекомендуется брать не только чай, но и мед, которым нужно намазать шею или поясницу перед парилкой.
Существует и особые хитрости, которые можно использовать в бане или парилке при лечении остеохондроза. Рекомендуется брать не только чай, но и мед, которым нужно намазать шею или поясницу перед парилкой.





 Загрузка…
Загрузка… К сожалению, для миллионов людей, страдающих от остеохондроза, нет единого метода лечения. Как нет его и для людей, страдающих гипертонией, импотенцией и многими другими заболеваниями.
К сожалению, для миллионов людей, страдающих от остеохондроза, нет единого метода лечения. Как нет его и для людей, страдающих гипертонией, импотенцией и многими другими заболеваниями. При остеохондрозе можно ходить в баню один раз в три дня в течение 10 дней. Не стоит долго сидеть в парной, потому что это может создать чрезмерную нагрузку на сердце, сосуды и легкие.
При остеохондрозе можно ходить в баню один раз в три дня в течение 10 дней. Не стоит долго сидеть в парной, потому что это может создать чрезмерную нагрузку на сердце, сосуды и легкие.



 Для синдрома Марфана характерно наличие длинных пальцев на руках больного.
Для синдрома Марфана характерно наличие длинных пальцев на руках больного. При проведении теста большой палец легко выходит за пределы ладони при его размещении поперек нее.
При проведении теста большой палец легко выходит за пределы ладони при его размещении поперек нее. Для лечения заболевания назначается Остеогенон.
Для лечения заболевания назначается Остеогенон.






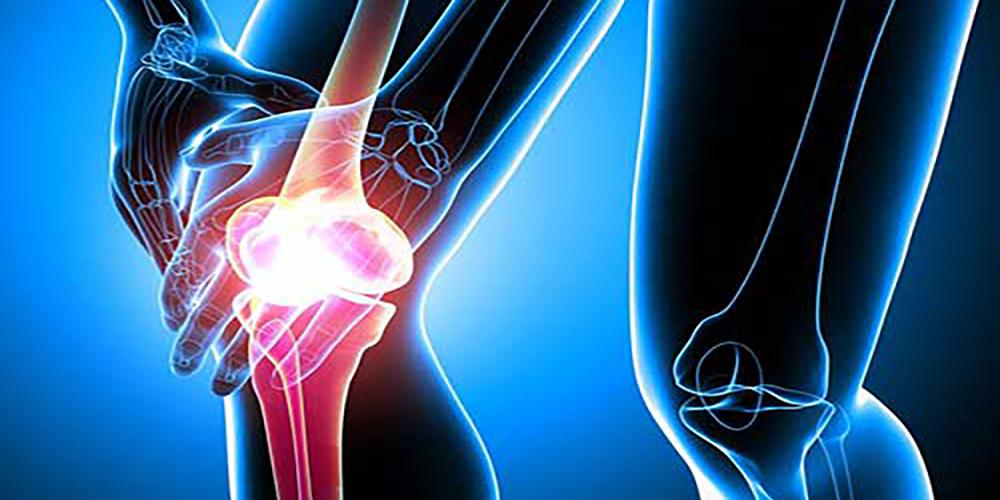

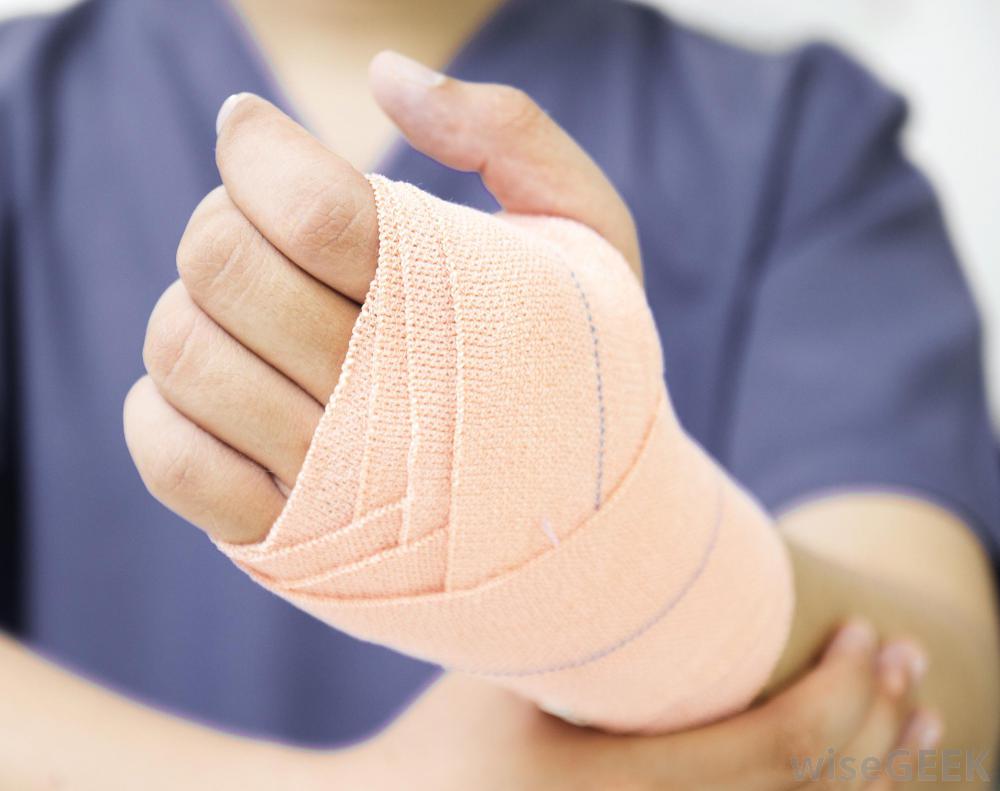
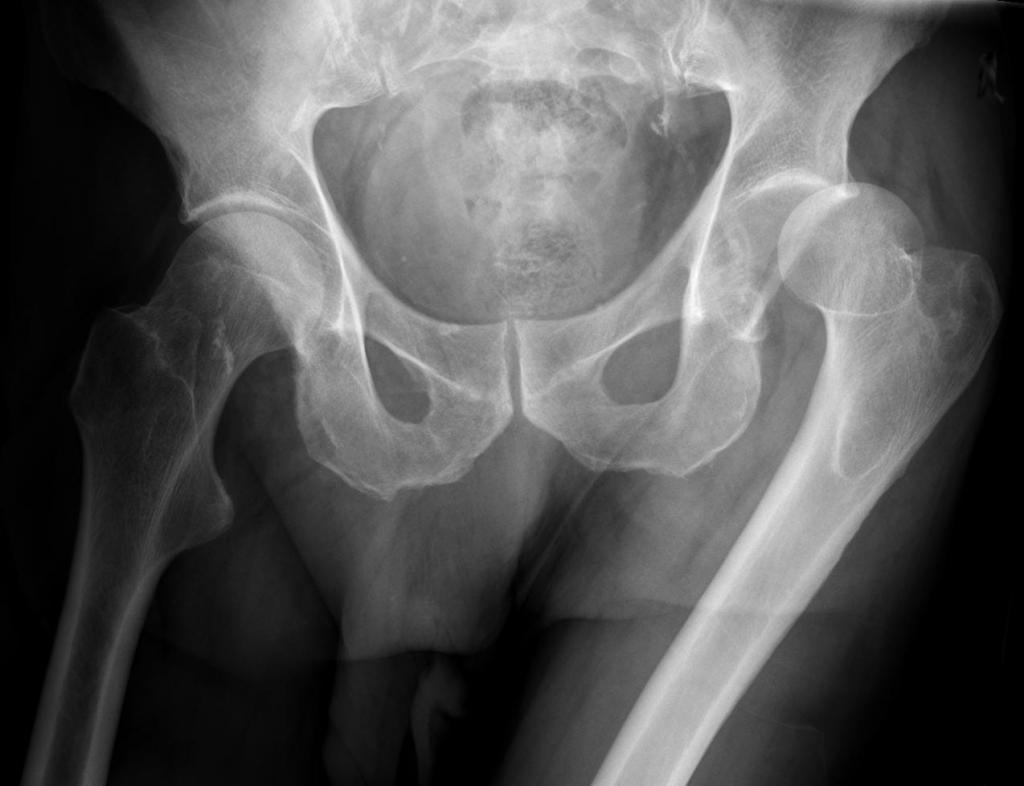









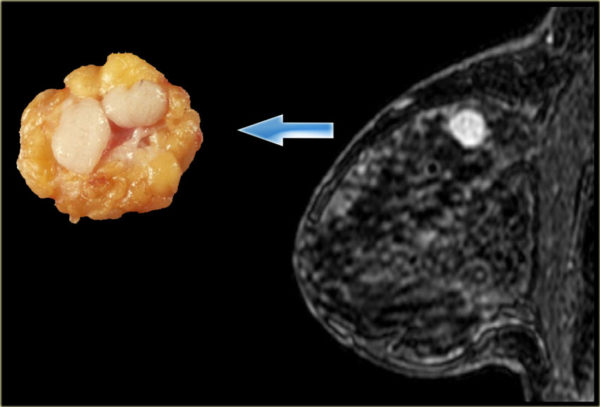
 Фиброаденома молочной железы – это очень распространенное доброкачественное заболевание груди.
Фиброаденома молочной железы – это очень распространенное доброкачественное заболевание груди.










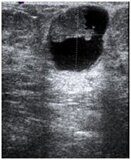
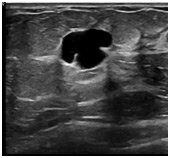
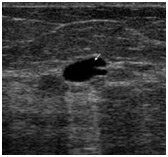










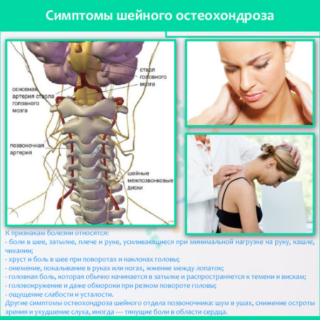 Напряженный ритм жизни, сидячая работа или, наоборот, трудовая деятельность, связанная с тяжелыми нагрузками, – все это отражается на состоянии позвоночника. Межпозвоночные диски начинаю деформироваться, нарушается их целостность. В результате происходит защемление кровеносных сосудов и нервов в шейном отделе. Если патология остается без лечения, это может привести к спазму сосудов и повреждению головного мозга.
Напряженный ритм жизни, сидячая работа или, наоборот, трудовая деятельность, связанная с тяжелыми нагрузками, – все это отражается на состоянии позвоночника. Межпозвоночные диски начинаю деформироваться, нарушается их целостность. В результате происходит защемление кровеносных сосудов и нервов в шейном отделе. Если патология остается без лечения, это может привести к спазму сосудов и повреждению головного мозга. Хорошего эффекта в лечении можно достичь при помощи лечебной физкультуры, физиотерапевтических методов. Собственную методику разработал врач Сергей Бубновский. Она состоит из комплекса лечебных упражнений. Ключевой особенностью является составление программ индивидуальных занятий после прохождения обследования. Перед началом ЛФК нужно установить локализацию боли.
Хорошего эффекта в лечении можно достичь при помощи лечебной физкультуры, физиотерапевтических методов. Собственную методику разработал врач Сергей Бубновский. Она состоит из комплекса лечебных упражнений. Ключевой особенностью является составление программ индивидуальных занятий после прохождения обследования. Перед началом ЛФК нужно установить локализацию боли. Показания к выполнению упражнений Бубновского при остеохондрозе шейного отдела позвоночника:
Показания к выполнению упражнений Бубновского при остеохондрозе шейного отдела позвоночника: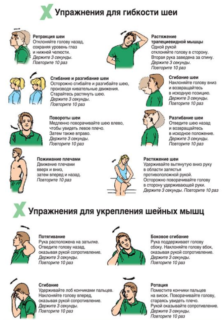 Комплекс упражнений, разработанный доктором Бубновским, основан на принципах кинезитерапии и двигательной терапии. Выполнение этой гимнастики помогает активизировать все системы в организме, избавиться от воспалительного процесса в позвоночнике.
Комплекс упражнений, разработанный доктором Бубновским, основан на принципах кинезитерапии и двигательной терапии. Выполнение этой гимнастики помогает активизировать все системы в организме, избавиться от воспалительного процесса в позвоночнике. Доктор Бубновский выпустил книгу «Остеохондроз – не приговор». Также можно просмотреть видео с этапами гимнастики.
Доктор Бубновский выпустил книгу «Остеохондроз – не приговор». Также можно просмотреть видео с этапами гимнастики. Лечение остеохондроза часто отнимает огромное количество времени, особенно если речь идет о воспалении в шейном отделе.
Лечение остеохондроза часто отнимает огромное количество времени, особенно если речь идет о воспалении в шейном отделе. Гимнастика доктора Бубновского – это особая физкультура, в сущности которой лежит кинезитерапия и терапия при помощи движений. Это способствует активизации всех систем организма для избавления от воспалений в позвонках.
Гимнастика доктора Бубновского – это особая физкультура, в сущности которой лежит кинезитерапия и терапия при помощи движений. Это способствует активизации всех систем организма для избавления от воспалений в позвонках. Чтобы упражнения по методу доктора Бубновского в терапии остеохондроза были действенными, проводите их только после диагностики врача и при наличии таких показаний:
Чтобы упражнения по методу доктора Бубновского в терапии остеохондроза были действенными, проводите их только после диагностики врача и при наличии таких показаний: Чтобы восстановить состояние позвоночника, избавиться от шейного остеохондроза, необходимо выполнять такие упражнения по методике Бубновского:
Чтобы восстановить состояние позвоночника, избавиться от шейного остеохондроза, необходимо выполнять такие упражнения по методике Бубновского:
 Для укрепления позвоночника, профилактики шейного и поясничного остеохондроза был разработан и тренажёр Бубновского, занятия на котором стоит проводить в больнице, но не в домашних условиях.
Для укрепления позвоночника, профилактики шейного и поясничного остеохондроза был разработан и тренажёр Бубновского, занятия на котором стоит проводить в больнице, но не в домашних условиях.
 Достоинствами тренировок по методу Бубновского для избавления от шейного или грудного воспаления можно считать:
Достоинствами тренировок по методу Бубновского для избавления от шейного или грудного воспаления можно считать: