Как плавать в бассейне при остеохондрозе шейном остеохондрозе: Плавание при остеохондрозе шейного и грудного отдела позвоночника
Содержание:
С таким заболеванием, как остеохондроз, сталкивается большинство людей. Причинами тому является сидячий образ жизни, работа за компьютером и неправильное распределение физических нагрузок. Потом пациенты сталкиваются с защемлением позвонков и появлением воспалений в определенных точках. Для лечения можно использовать крема, массажи, иглотерапию, специальные пояса. Но многих интересует вопрос, полезно ли плавание при остеохондрозе?
В каких случаях назначают плавание при остеохондрозе?
При появлении остеохондроза наблюдается поражение позвонков, хрящей, мышц, связок. Процесс занимает не менее полугода, поэтому для лечения нужно использовать несколько методик, а не только плавание.

Остеохондроз вызывает дегенеративное заболевание межпозвоночного диска
Одной из наиболее эффективных методик является гимнастика или физические нагрузки, которые лучше всего проводить в воде. Тогда отмечается большее влияние на состояние организма при остеохондрозе, стимулирование иммунитета.
Происходит так за счет большей плотности воды, поэтому выполнять упражнения гораздо проще. Во время плавания нагрузка на мышцы и все части тела распределяется в равной мере.
Назначают плавание при остеохондрозе, при легких и средних поражениях всех мышц, суставов и позвонков, особенно шейного и поясничного отдела. Но делать это можно только после разрешения врача, не в период обострения.
к содержанию ↑Показания к применению
Назначают плавание в бассейне при остеохондрозе только при наличии соответствующих показаний, к которым можно отнести:
- Слабые мышцы и тонус суставов;
- Смещение позвонков позвоночника;
- Лечение защемления нервов;
- Проблемы с дыхательной и сердечной системой;
- Пониженный тонус организма;
- Проблемы с нервной системой;
- Периодические боли в области шеи и спины при остеохондрозе.
Рекомендуем к просмотру:
Если пациент страдает от других проявлений при остеохондрозе, то нужно изначально посоветоваться с физиотерапевтом, а только потом приступать к терапии.
к содержанию ↑Противопоказания
 Несмотря на то, что плавание при остеохондрозе оздоровляет весь организм, существует и ряд противопоказаний, при которых прибегать к занятиям не рекомендуется:
Несмотря на то, что плавание при остеохондрозе оздоровляет весь организм, существует и ряд противопоказаний, при которых прибегать к занятиям не рекомендуется:
- Обострение остеохондроза поясничного или спинного отдела;
- Резкие боли;
- Дыхательная или сердечная недостаточность;
- Кожные инфекции;
- Простуда, пониженный иммунитет;
- Судороги, предрасположенность к эпилепсии;
- Поражение головного мозга, тромбоз;
- Проблемы с двигательной функцией из-за травм.
О наличии данных проблем нужно сообщить врачу заранее, перед началом лечения остеохондроза. То же самое делается, если заболевание появились в ходе посещения бассейна.
Неумение плавать противопоказанием не является, потому что все занятия при остеохондрозе проводятся только с тренером, и пациентам рекомендуют использовать надувные подушки для распределения нагрузки.
к содержанию ↑Влияние плавания на состояние остеохондроза
 После одного-двух занятий полностью избавиться от остеохондроза не получится, так как применяют целый комплекс процедур на протяжении полугода, это: массажи, парилка, растирания, крема, корсеты и согревающие пояса.
После одного-двух занятий полностью избавиться от остеохондроза не получится, так как применяют целый комплекс процедур на протяжении полугода, это: массажи, парилка, растирания, крема, корсеты и согревающие пояса.
Тогда наблюдается избавление от болевого синдрома, увеличение промежутков между позвонками при защемлении, снятие напряжения, восстановление тонуса организма, улучшение кровообращения.
к содержанию ↑Шейного отдела
 При остеохондрозе шейного отдела плавание выписывают редко, хотя занятия в бассейне все же способствуют улучшению метаболизма в клетках, восстановлению тонуса, снятию болей и улучшения работы нервной системы.
При остеохондрозе шейного отдела плавание выписывают редко, хотя занятия в бассейне все же способствуют улучшению метаболизма в клетках, восстановлению тонуса, снятию болей и улучшения работы нервной системы.
Но важно, чтобы в процессе не использовались плавательные пояса для шеи, которые только увеличивают напряжение на мышцы при остеохондрозе, приводят к защемлению позвонков.
к содержанию ↑Поясничного отдела
 Потому как остеохондроз поясничного отдела сопровождается болями, воспалением нервов, смещением позвонков, низким тонусом суставов, то избавиться от проявлений поможет плавание.
Потому как остеохондроз поясничного отдела сопровождается болями, воспалением нервов, смещением позвонков, низким тонусом суставов, то избавиться от проявлений поможет плавание.
Происходит так за счет равномерного распределения нагрузки, снятия напряжения с воспаленной точки, работы всех групп мышц поясничного отдела.
Но после посещения при острой фазе остеохондроза, можно добиться обратного эффекта.
к содержанию ↑Грудного отдела
 Наиболее результативным посещение плавания является при остеохондрозе груди и плеч, потому что руки и суставы включаются в работу, улучшается кровообращение, открываются легкие и улучшается работа сердца.
Наиболее результативным посещение плавания является при остеохондрозе груди и плеч, потому что руки и суставы включаются в работу, улучшается кровообращение, открываются легкие и улучшается работа сердца.
Также можно проработать солевые отложения, закупорки сосудов и поднять тонус мышц.
Особенно занятия в бассейне рекомендуют тем, кто перенес серьёзные травмы и требует восстановления.
Использовать наручные подушки при плавании не рекомендуют, как и круг, потому что это осложняет дыхание и создает лишнюю нагрузку на плечи.
к содержанию ↑Помогает ли плавание при остеохондрозе?
Обращаясь к статистике, отмечается, что плавание при остеохондрозе в комплексе с другими процедурами способствует лечению заболевания, устранению болей и полному избавлению от него в течение полугода.
Будет полезно просмотреть:
Особенно положительны результаты у пациентов до 50 лет, так как они справляются с болезнью в 90% случаев, после 50 это показатель ниже – лишь 60%.
Но для пенсионеров плавание – это отличный способ снять основные симптомы остеохондроза, избежать обострения.
к содержанию ↑Лечение остеохондроза с помощью плавания
При лечении остеохондроза плаванием, помните, что нужно придерживаться некоторых рекомендаций:
- Так важно, чтобы температурный режим воды находился на уровне не меньше 25-27 градусов по Цельсию, а сами занятия проводились только под присмотром тренера.
- Перед занятиями нужно всегда проводить разминку, разогревать и готовить тело к упражнениям.

Разминка перед плаванием
- Для плавания в бассейне достаточно брасса или плавания на спине, но только с ровными и небыстрыми движениями.
- Важно соблюдать ритм и дыхательную гимнастику. Для лечения и избавления от проблем хватит двухразового посещения бассейна в неделю по 45 минут.
- После купания нужно посетить душ и надеть на себя теплую, сухую одежду. Важно не переохлаждаться, не застудить ноги, иначе это приведет к обострению остеохондроза.
- Также рекомендуют дополнять плавание другими водными процедурами по типу душа Шарко, термической ванны, контрастного душа или ванны с маслами.

Душ Шарко
к содержанию ↑Правила занятий в бассейне
При посещении бассейна и плавания для лечения остеохондроза, нужно получить рекомендации врача и четко выполнять его правила во избежание ухудшения ситуации.
Обычно это такие предписания:
- Консультация у врача, сдача анализов перед посещением бассейна;
- Получение свидетельства об отсутствии инфекций и вирусов;
- Разработка курса лечения, выбор тренера для плавания;
- Регулярность занятий не менее трех раз в неделю;
- Соблюдение температурного режима воды от 25 до 35 градусов тепла по Цельсию;
- Нельзя использовать круг, нарукавники или круг для шеи во время плавания;
- Ограничивайте занятия 40-50 минутами;
- Не увеличивайте нагрузку без надобности и разрешения тренера;
- Начинайте лечение с разогрева.
Если пациент страдает от защемления позвонков или их выхода при остеохондрозе, то нельзя сразу переходить к сложным заданиям. Лучше применять жердину, которая упрощает движения.
к содержанию ↑Полезные упражнения
При вхождении в воду, перед плаванием для лечения остеохондроза, пациент должен выполнить задания вправо-влево на месте, сделать наклоны.
Правильное плавание при шейном остеохондрозе исключает брасс, разрешается лишь плавание животом вверх, чтобы снять нагрузку с шеи.
При наличии проблем в спине и груди, рекомендуют выполнять задания на жердине или перекладине.
| Отдел | Упражнения | ||||
|---|---|---|---|---|---|
| Шейный | Плыть, зажав в руках подушку | Приседания в воде | Дыхательная гимнастика | Расслабление в положении на спине, повороты головы | – |
| Поясничный | Плыть, зажав подушку между ног | Плавание брассом с задержкой дыхания | Выпячивание живота в воде | Приседания в воде | Прогибание в воде вперед |
| Грудной | Плыть, зажав в руках подушку | Плавание брассом | Прогибание в воде вперед | – | – |
Универсальным правилом для избавления от остеохондроза всех отделов является дыхание и соблюдение ритма. Только тогда можно расслабиться, восстановить кровообращение и задействовать все группы мышц.
Если же упражнение при плавании не выходит, то его нужно повторить с тренером или упростить. Большие нагрузки на первых занятиях могут только усугубить проблему, особенно у пациентов преклонного возраста.
к содержанию ↑Отзывы пациентов
Марина, 30 лет: «Мне только 30 лет, но я уже хорошо знаю, что такое остеохондроз, потому что из-за сидячей работы я столкнулась с ним. Началось все с болей и напряжения в области шеи и груди. Но потом я не смогла разогнуться, встать с кровати. Посещение врача показало, что остеохондроз начал прогрессировать, у меня защемление позвонков и небольшое воспаления нервов. Выписали мне масла, посещение бани и массажи. Но прочитала в интернете о лечебном плавании, и решила пойти и на него. Нашла отличного физиотерапевта, который разработал индивидуальную программу и помогал на первых занятиях. Сначала прошли боли, спазмы и зажатость, после, остеохондроз исчез совсем. Сейчас продолжаю ходить в бассейн два раза в неделю, держу тело в тепле и посещаю массажи.»
Илона, 52 года: «Не думала, что в 52 года пойду на плавание, но тело заставило. Случилось так, потому что я болею остеохондрозом в хронической форме, поэтому боли, выход позвонков, зажатость, плохой тонус мышц для меня привычное дело. Я прохожу лечение, но для улучшения результата врач посоветовал курсы плавания. Посещаю бассейн два раза в неделю, делаю упражнения для спинного и грудного отдела (там сконцентрирован остеохондроз), использую подушку для плавания, но занимаюсь не больше 40 минут. В комплексе с массажем, маслами и согревающим поясом, результат ощутим, потому что боли и напряжение исчезло совсем!»
Содержание статьи:
Среди рекомендованных физических нагрузок плавание при шейном остеохондрозе занимает особое место. Оно способно положительно воздействовать на самые уязвимые части. Однако посещать бассейн для лечебного эффекта важно грамотно, следуя предписаниям врача и соблюдая некоторые правила.
Воздействие воды на позвоночник

Плавание способствует укреплению мышц, увеличению расстояния между дисками
Чтобы в полной мере оценить пользу и эффективность плавания при остеохондрозе, нужно регулярно посещать бассейн. После первых 3, 5 и даже 10 процедур ощутимого действия не будет. Пациенты отмечают, что комплексный подход к терапии работает безотказно, и для достижения результатов нужно ходить в бассейн как минимум полгода.
В сочетании с массажем, применением кремов, корсетов и компрессов бассейн полностью убирает болевой синдром. Плавание при остеохондрозе шейного или грудного отдела позвоночника способствует его растяжению, устранению напряжения и снятию защемлений нервных окончаний.
Также вода стимулирует кровообращение и возвращает тонус организму. Восстанавливает процедура и метаболизм, способствуя похудению. Ведь лишний вес при хондрозе лишь усугубляет ситуацию.
Самое важное влияние воды – увеличение пространства между дисками, которое и ведет к снятию ущемления.
Также бассейн способствует:
- снятию напряжения с мышечных структур, что благотворно сказывается на профилактике спазмов;
- общему улучшению настроения, избавлению от стресса и перенапряжения в эмоциональном плане;
- укреплению мускулов – мощные мышцы предотвращают смещение позвонков и развитие грыжи;
- увеличению объема легких – благодаря этому человеку проще поддерживать положение грудной клетки и осанки.
Регулярное посещение бассейна при шейном остеохондрозе приносит пользу всему организму. Этот метод терапии безупречно сочетается с другими способами лечения, включая медикаменты.
Возможные противопоказания
 Каждый пациент уникален, польза плавания велика не для всех людей с остеохондрозом. Несмотря на то что врачи одобряют занятия даже на 3 стадии болезни, они рекомендуют отказаться от такой нагрузки при обострениях.
Каждый пациент уникален, польза плавания велика не для всех людей с остеохондрозом. Несмотря на то что врачи одобряют занятия даже на 3 стадии болезни, они рекомендуют отказаться от такой нагрузки при обострениях.
К другим ограничениям относят:
- активизация других болезней, простуды, грипп;
- плавание в холодной воде – следует отказаться от физической нагрузки в естественных водоемах, когда температура не превышает 28-29 градусов;
- активные стили плавания – баттерфляй, кроль;
- кожные инфекции;
- тяжелые заболевания: сердечная, дыхательная недостаточность, травмы, тромбоз головного мозга.
Плавать лучше брассом или на спине.
Нахождение в естественных источниках с неконтролируемой температурой опасно переохлаждением.
Остывание организма при остеохондрозе может привести к ущемлению сосудов и нервных окончаний. Это осложнит течение болезни.
Во время обучения плаванию пациент может использовать надувные подушки на руках. Однако применять аналогичные аксессуары в области шеи запрещено. Вариантом для лечения может стать ЛФК, которую в воде выполняют под контролем специалиста.
Правила пребывания в бассейне

Плавать нужно в шапочке, чтобы избежать резких поворотов и движений головой
Чтобы плавание не причинило вред, нужно запомнить несколько рекомендаций:
- Посещать бассейн лучше до 2 раз в неделю. Чрезмерная активность и переохлаждение недопустимы при болезни. Лучше сочетать водные процедуры с ЛФК.
- Перед занятиями нужно делать разминку шеи, чтобы избежать спазмов. Все действия должны быть медленными и сбалансированными, без рывков и перекручивания. В промежутках между занятиями следует больше отдыхать.
- Плавать при осложненном грыже остеохондрозе можно, так как вода снимает напряжение и активирует суставы.
Первые процедуры лучше проводить в воде, температура которой не ниже 30 градусов. Постепенно ее можно охладить до 23. Это делают для улучшения самочувствия и снижения чрезмерного воздействия жара.
Плавать следует в шапочке и очках, чтобы вода не мешала обзору и не трепала волосы. В противном случае резких наклонов и поворотов головой не избежать. Плавать допускается до 60 минут за одно посещение бассейна.
Дополнительно можно включить лечебные упражнения. Но еще важнее – правильно дышать во время занятий. Сбои в ритме дыхания могут спровоцировать аритмию, повысить болезненность и вызвать другой дискомфорт.
Упражнения при шейном остеохондрозе

Брасс на спине
Плавание брассом и на спине можно сочетать с некоторыми видами водной гимнастики:
- С кругом. Лежа на нем спиной, максимально задействуют ноги.
- Свободные упражнения с тренером. Сюда относят разные комплексы, составленные экспертами и применяемые в том или ином бассейне.
- Тренировка на расслабление. В этом случае используют канат. Повернувшись к нему спиной, голову и плечи запрокидывают назад до воды, а руками обхватывают растяжку. Второе упражнение – с плавательной доской. Лежа на спине, одной рукой держатся за канат, а ноги кладут на растяжку напротив.
- Пассивное расслабление. Лежа на спине рядом с бортиком, тазом дотрагиваются его стены. Ноги нужно положить на плоскую поверхность. Стараются сохранить баланс, закрыв глаза и ровно дыша.
Более сложные упражнения в воде ориентированы на повышение тонуса мышц и разработку суставов.
Комплекс для хрящей
К эффективным процедурам относят:
- приседания – стоя в воде, несколько раз приседают и поднимаются, постепенно доводят число повторений до 25;
- ходьба – начинают с простых шагов, постепенно стараясь поднимать ноги выше колен;
- махи и круговые движения – чертят в жидкости круги, предотвращая резкие движения;
- напряжение – стоя прямо, расслабляют и напрягают пальцы ног, опираясь на стенку бассейна или канат.
Сопротивление воды обладает исключительными возможностями. Оно снимает лишнюю нагрузку с позвоночника, но при этом повышает эффективность каждого упражнения в разы.
Комплекс для мышечного тонуса

Упражнение с канатом для укрепления мышц шеи
Выполняют следующую гимнастику:
- Стоя в воде по грудь, поднимают руки перед собой, держа ладонями друг к другу. Отводят назад, стараясь соединить лопатки, повторяют 10-20 раз.
- Стоя по грудь в жидкости, делают «замок» на уровне пояса, держа ладони поверх воды. Сгибают и разгибают руки, опуская около туловища.
- Стоя в воде по пояс, руки разводят в стороны, ладони кладут на поверхность. Поднимают ногу вперед, в сторону и назад по 10-20 раз для каждой.
- Стоя по пояс, раздвигают ноги на ширину плеч. На глубоком вдохе наклоняются вперед и выдыхают, повторяют до 15 раз.
Дополнительно можно выполнять упражнение «бег по воде».
Расширить комплекс можно гимнастикой для объема легких. Стоя в воде по пояс, руки кладут на талию. Глубоко вдыхают ртом и присаживаются, погружаясь с головой. Выдыхают через нос и рот. Повторяют 10-20 раз.
Разминка для эмоций
Комплекс упражнений не нацелен на укрепление мышечной ткани, но помогает от стресса и плохого настроения:
- глубоко вдохнув, опускаются в воду и выдыхают носом;
- глубоко вдохнув, ложатся на воду, прижав колени к груди и обхватив их руками, голову стараюсь опустить к груди;
- вдохнув полной грудью, ложатся в горизонтальное положение и не дышат, опускают голову в воду, руки раскидывают в стороны.
Плавать в бассейне при остеохондрозе не только можно, но и нужно. Грамотно составленный комплекс упражнений поможет пациенту избавиться от симптомов и остановить развитие болезни.
Как плавать в бассейне при шейном остеохондрозе
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Только 10% населения нашей планеты может похвастаться здоровым позвоночником. При этом у всех остальных выявлены самые разные патологии, и чаще всего врачи диагностируют остеохондроз и грыжи диска. Это два самых неприятных заболевания, вылечить которые довольно сложно, они часто возвращаются, но в то же время можно улучшить своё состояние и хотя бы на время забыть о боли.
Наравне с правильным режимом труда и отдыха, питанием, отказом от вредных привычек, сном на ортопедическом матрасе, врачи рекомендуют ещё заняться плаванием. Причём использовать его можно как в профилактических, так и в лечебных целях.
О том, что плавание полезно для спины стало известно давно. Ведь только в воде позвоночник человека разгружается практически полностью, что позволяет снять с него напряжение и нагрузку. А значит, уходят болевые ощущения, которые могут мучить человека годами.
Чем же так полезно лечебное плавание при грыже позвоночника?
- Укрепляются мышцы.
- Проходит напряжение.
- Расслабляется мышечная ткань.
- Активно работают все суставы.
- Активно функционируют сердце и сосуды.
- Улучшается обмен веществ.
- Улучшается кровоснабжение спины, а значит, и позвоночных дисков.
Всё это говорит о том, что люди с такими диагнозами обязательно должны посещать бассейн. Но здесь есть один нюанс. Плавать следует под строгим контролем тренера, а стиль плавания должен зависеть от диагноза, общего состояния пациента, и от того, с лечебной или профилактической целью выполняются упражнения в воде.
Основные правила
Подобные занятия при остеохондрозе требуют регулярности занятий. Заниматься следует два, а лучше три раза в неделю. Продолжительность тренировки составляет 45 – 55 минут. Первые занятия лучше проводить в бассейне, где температура воды будет 28 – 30 градусов. А затем понижать её до 23 градусов.
Перед тем, как спускаться в воду, необходимо провести разминку на суше. Это обязательно дыхательные упражнения и упражнения на
Плавание при остеохондрозе – польза или вред?
Согласно данным статистики, одна из самых частых причин обращения к врачу — боли в спине. При этом происходит постоянное «омоложение» пациентов с подобной проблемой: если раньше их средний возраст колебался на отметке 45 лет, то сегодня уже 18-летние люди жалуются на проблемы со спиной.

Причины появления болей
Факторов появления болезненных ощущений достаточно: неправильное питание, которое вызывает появление избыточного веса, проблемы наследственного характера, слабый мышечный каркас, физический труд, сидячий образ жизни и другие.
Одно из наиболее распространенных заболеваний, вызывающих боли в спине, — это остеохондроз. Диагноз неприятный, болезнь распространена не только среди пациентов старшего возраста, но и среди молодежи. Основная причина, вызывающая заболевание, — малоподвижный образ жизни, ведь физическая активность позвоночнику необходима.
Остеохондроз — это комплексное заболевание, представляющее собой совокупность процессов деформации хрящевых тканей межпозвонковых дисков, что влечет за собой разрастание костной ткани и укорачивание позвоночного столба.
Различают три вида остеохондроза:
- при шейном происходит сдавливание сосудов и нервов из-за смещения позвонков шейного отдела;
- при грудном варианте появляется опоясывающая боль в брюшной области и области грудины;
- наиболее распространённый — поясничный остеохондроз, он провоцирует простреливающие боли в нижнем сегменте спины и ногах.
Физкультура
 Последствием развития остеохондроза может стать ограничение трудоспособности пациента или даже инвалидность. Для предотвращения подобных последствий необходимо своевременное обращение к врачу — мануальному терапевту, невропатологу или ортопеду. Назначение лечения производит специалист, возможно применение таких методов, как иглорефлексотерапия, медикаментозная терапия, комплекс ЛФК, диета, плавание.
Последствием развития остеохондроза может стать ограничение трудоспособности пациента или даже инвалидность. Для предотвращения подобных последствий необходимо своевременное обращение к врачу — мануальному терапевту, невропатологу или ортопеду. Назначение лечения производит специалист, возможно применение таких методов, как иглорефлексотерапия, медикаментозная терапия, комплекс ЛФК, диета, плавание.
Грамотные и сбалансированные нагрузки в комплексе лечебно-физкультурных занятий включают и упражнения для спины, которые назначаются в том числе и для лечения остеохондроза шейного отдела.
Специально разработанные специалистами упражнения, выполняемые пациентом, позволяют фиксировать положительную динамику при лечении заболевания. При этом, как правило, практически каждый больной способен выполнять упражнения, независимо от того, какой именно отдел позвоночника поражен воспалительным процессом.
Упражнения формируются таким образом, чтобы минимизировать риски развития повреждений, способствовать расслаблению позвоночника и снятию болезненных ощущений, а также развитию и укреплению мышечного корсета.
Одно из наиболее распространенных упражнений — это вис на перекладине, в процессе которого происходит вытягивание позвоночника.
Плавание при остеохондрозе шейного или другого отдела позвоночника назначается в рамках курса лечения вместе с иными упражнениями ЛФК.
При этом лечебное плавание при остеохондрозе имеет очевидные преимущества перед аналогичными упражнениями на суше, поскольку вес тела ощущается в меньшей степени, позвоночник расслабляется, упражнения и гимнастика выполняются намного легче. Также происходит укрепление мышечного корсета спины, восстанавливается правильное положение позвонков, что высвобождает защемленные нервы.
Как правильно плавать при остеохондрозе, зависит от типа заболевания, то есть от того, какой отдел позвоночника поражен воспалительным процессом.
При шейном остеохондрозе
 Благотворное влияние процесса плавания на опорно-двигательный аппарат давно доказано. Плавание при остеохондрозе шейного отдела позвоночника рекомендуется как полезный инструмент в борьбе с заболеванием.
Благотворное влияние процесса плавания на опорно-двигательный аппарат давно доказано. Плавание при остеохондрозе шейного отдела позвоночника рекомендуется как полезный инструмент в борьбе с заболеванием.
При нахождении в воде происходит расслабление шеи, благодаря чему уходит спазматическое сокращение мышц и усиливается снабжение головного мозга кислородом.
При этом регулярное плавание при шейном остеохондрозе помогает укрепить мышцы шеи, что существенно снижает вероятность дальнейшего развития деформационных процессов в позвонках.
- Важно знать, как плавать можно, а как категорически не следует, чтобы не усугубить и без того непростую ситуацию. В лечебных целях специалисты не рекомендуют плавать в естественных водоемах, необходимо ходить в бассейн, т. к. там гарантированы подходящая температура и отсутствие течений.
- Перед началом занятий в воде необходимо размять мышцы шейного отдела, вращая головой и совершая наклоны в стороны и назад-вперед. После этого можно приступать непосредственно к процессу.
- При шейном остеохондрозе рекомендуется плавать на спине, стараясь как можно дольше «зависать» в расслабленном положении между толчками и гребками.
- Процесс должен перемежаться моментами отдыха: на каждые 30–100 отработанных метров должен приходиться небольшой перерыв. На вопрос о том, можно ли плавать стилем брасс при шейном остеохондрозе, ответ категорический: нет.
При поражении грудного или поясничного отдела
Брасс является рекомендуемым стилем, если заболеванием поражены грудной или поясничный отдел. Данный стиль позволяет сохранять горизонтальное положение тела и при этом затрагивает наибольшее количество групп мышц.
Плавание при остеохондрозе поясничного отдела позвоночника, равно как и шейного, грудного, должно быть ритмичным, без резких движений. Полагается делать глубокий вдох и резкий выдох.
 Рекомендуется при всех типах заболевания лежать в воде на спине, чтобы расслабить всевозможные мышцы и позволить позвонкам занять свои исходные позиции.
Рекомендуется при всех типах заболевания лежать в воде на спине, чтобы расслабить всевозможные мышцы и позволить позвонкам занять свои исходные позиции.
Также рекомендуется чередование вариантов плавания: после брасса можно проплывать с зажатой надувной подушкой в руках, а затем — с нею же в ногах. Между заплывами также необходимо делать перерывы.
Гимнастика в воде
Лечебные упражнения в бассейне при любом остеохондрозе выполнять намного легче, чем вне воды, поскольку снижается влияние массы тела и утомляемости. При этом укрепление мышц происходит интенсивнее за счет сопротивления плотной среды.
Лечащий врач, помимо плавания, может порекомендовать и выполнение гимнастических упражнений в воде. Например:
- Ходьба на месте и вперед при погружении по грудную клетку.
- Поочередный подъем коленей к груди с одновременным разведением рук в стороны.
- Толчки ногами, как при плавании брассом, при этом нужно держаться руками за бортик бассейна. Корпус должен быть расположен параллельно в воде.
- С руками на поясе делают прогибы вперед, отведя локти назад.
- Приседания стоя в воде, можно держаться руками за бортик.
 Перед началом занятий необходимо провести разминку и разогреться на воздухе, а затем и в воде. Необходимо не допускать замерзания в воде, иначе можно провоцировать прогрессирование заболевания, а не его лечение.
Перед началом занятий необходимо провести разминку и разогреться на воздухе, а затем и в воде. Необходимо не допускать замерзания в воде, иначе можно провоцировать прогрессирование заболевания, а не его лечение.
Один сеанс плавания и гимнастики должен занимать примерно 50–60 минут. Занятий должно быть как минимум два в неделю.
Противопоказания
Как и для любого курса лечения, есть ограничения и противопоказания для плавания как инструмента борьбы с заболеванием:
- стадия обострения остеохондроза, выраженные боли;
- наличие заболеваний из ряда ОРВИ, гриппа и т. д.;
- наличие кожных инфекций;
- выраженная сердечная недостаточность;
- патологии сердечно-сосудистой системы;
- дыхательная недостаточность;
- эпилепсия, судорожный синдром;
- нарушения двигательной активности и травмы, требующие фиксации конечностей;
- нарушение работы головного мозга.
В остальных случаях плавание назначается. Пациенту рекомендуется регулярно посещать бассейн при остеохондрозе, а также следовать всем назначениям специалиста в комплексе. В этом случае победителем в битве «остеохондроз против пациента» с высокой долей вероятности станет последний.
Смотрите также:
симптомов и лечение. Как вылечить остеохондроз?
Согласитесь, когда болит спина, трудно вести привычный активный образ жизни. Кроме того, это приносит много неудобств и неудобств. Причиной заболевания чаще всего является остеохондроз – заболевание позвоночника, которое сопровождается изменениями его структуры. Более половины пожилых людей страдают от этого бедствия, и первые симптомы могут появиться уже ближе к сорока годам. О том, как вылечить остеохондроз с помощью физиотерапии, мы расскажем в нашей статье.Виды заболевания
Чаще всего при остеохондрозе поражается поясничный отдел позвоночника, чуть реже – шейный отдел, и очень редко – грудной. Дело в том, что в позвоночнике содержится 33 позвонка, и они связаны между собой дисками. При нарушении кровообращения межпозвоночный диск деформируется, высыхает и, следовательно, теряет свою прочность. После этих изменений он больше не способен выдерживать напряжение, которое ему дает позвоночник. Это вызывает боль, а иногда и грыжу.Врачи выделяют три типа остеохондроза:
,- ,
- шейного отдела;
- грудной;
- пояснично-крестцовый.
Стадии остеохондроза
Врачи выделяют 4-ю стадию этого заболевания. Они отличаются друг от друга степенью серьезности. На первом этапе позвонки теряют стабильность, поскольку изменения происходят в межпозвонковом диске. На этом этапе позвоночник особенно подвержен травмам, поэтому желательно избегать резких движений и ушибов.Вторая стадия характеризуется уменьшением межпозвонковой щели. Если возникла грыжа, деформация позвоночника, это указывает на третью стадию вышеуказанного заболевания. На четвертом – ограничение движения, которое сопровождается непрекращающейся болью.
Остеохондроз – симптомы и лечение
Симптомы заболевания зависят от того, какая часть позвоночника затронута болезнью. Симптомами шейного остеохондроза являются головная боль, которая от движений шеи становится только сильнее.Головокружение, боль в верхнем отделе позвоночника также по своей природе связаны с шейным остеохондрозом. Также возможно обездвиживание языка. При остеохондрозе поясничной области боль в спине сопровождается ограничением движений, когда пациент не может наклониться или сесть. Возможна потеря чувствительности ног. Грудной остеохондроз возникает из-за искривления позвоночника. Это сопровождается онемением в груди и болью при дыхании. Особенно внимательными к своему здоровью должны быть люди, ведущие сидячий образ жизни с избыточным весом, нарушением осанки.Все они в опасности.
Причины заболевания
Остеохондроз, симптомы и лечение которого указаны в нашей статье, имеет следующие причины:
- проблемы с обменом веществ;
- травма позвоночника;
- наследственность;
- врожденные дефекты позвоночника;
- чрезмерные физические нагрузки;
- малоподвижный образ жизни.
Особенности немедикаментозного лечения
Физиотерапия при остеохондрозе считается наиболее эффективным средством, так как быстро и безболезненно действует непосредственно на поврежденный позвонок. Это позволяет эффективно устранить боль. После первого сеанса пациент испытывает значительное облегчение.Физиотерапия с остеохондрозом шейки матки предполагает использование ультразвука, который устраняет боль, стимулирует обмен веществ и проводит своего рода массаж.Для борьбы с воспалением врачи назначают магнитотерапию. Это выполняется специальным устройством, а процедуру можно проводить в домашних условиях. Физиотерапия при остеохондрозе позволяет использовать лазер, который воздействует на пораженный участок. Далее мы поговорим о методах лечения этого заболевания в других отделах позвоночника.
Магнитотерапия, ультрафиолетовое облучение, дезентор-терапия
Физиотерапия с остеохондрозом поясничного отдела позвоночника включает лазерное лечение. В то же время состояние пациента улучшается после первых сеансов.Он может поворачивать тело в разные стороны, приседать и наклоняться. Также специалист может назначить электро-, магнитотерапию и ультрафиолетовое облучение. Все эти манипуляции воздействуют на поясничный отдел позвоночника и, при регулярном лечении, помогают справиться с остеохондрозом.Другим эффективным методом избавления от поясничного остеохондроза является так называемая дезентор-терапия. Desenter – это название специального мата, представляющего собой комплекс мягких краев и секторов. Они расположены под разными углами относительно горизонтальной поверхности.Пациент ложится на этот коврик и полностью расслабляется. А вышеупомянутые ребра и сектора растягивают позвоночник и возвращают утраченный тонус мышцам. При остеохондрозе грудной части активно используется бальнеотерапия или ванна, в которую можно добавлять минеральную воду, газы или лечебные грязи. Также очень хорошо при этом типе заболеваний помогает НЛО (ультрафиолетовое облучение).
Лечение повреждений грудной клетки
Физиотерапия при остеохондрозе грудного отдела должна проводиться осторожно, так как манипуляции проводятся вблизи грудной клетки и сердца.Также рядом находятся другие жизненно важные органы. Чтобы избавиться от этого заболевания как можно скорее, рекомендуется сочетать физиотерапию с другими методами лечения.
На сегодняшний день в аптеках представлен широкий ассортимент устройств, почти все из которых предназначены для домашнего использования и имеют небольшие размеры. Но прежде чем их покупать, нужно проконсультироваться с врачом. Чтобы предотвратить возникновение этого неприятного заболевания, нужно вести активный образ жизни, заниматься спортом, избегать травм и падений. Нужно правильно питаться, желательно бросить курить, не злоупотреблять алкогольными напитками
.Ортопедическая подушка с шейным остеохондрозом – настоящее спасение для тех, кто страдает этим распространенным заболеванием позвоночника. Даже врачи настаивают на том, чтобы пациенты во время лечения, реабилитации и в более позднем возрасте использовали только во время сна.
Но прежде чем приобретать этот комплект постельного белья, вам следует больше узнать о том, как он при наличии дегенеративного заболевания шейки матки.
Мы также рекомендуем вам изучить информацию от опытных физиотерапевтов о выборе ортопедических подушек.Александр Бонин – автор книги, подготовившей для вас самые полезные и качественные советы на эту тему. Так что не упустите возможность получить ее совет абсолютно бесплатно!
Сорта
Сегодня специалисты рекомендуют использовать только два типа подушек, что разрешено для сна людям с остеохондрозом шейки матки. Они могут быть выполнены в форме полумесяца или прямоугольника, но с выпуклыми краями.
Такие формы позволяют шее во время сна и отдыха занять совершенно правильное положение.Поэтому симптомы дегенеративного заболевания диска, среди которых наиболее важными следует считать боль, беспокоятся гораздо реже.
Если вы выберете подушку в форме полумесяца, то ложитесь на нее только в положении лежа на спине. Она держит шею в одном положении, позволяя мышцам расслабиться.
Он не потеряет свою форму даже после нескольких лет использования. Но самый большой минус этого продукта в том, что он противопоказан людям, которые храпят ночью. Поэтому, если кто-то хочет спать на подушке в форме полумесяца и только на спине, ему сначала нужно избавиться от храпа.
Если есть возможность приобрести второй вариант, в виде прямоугольника, то вы можете спать в любой позиции. Но это очень важно, высокий. Если не выбрать эту опцию, вы можете только усугубить ситуацию, и боль может усилиться.
Однако без подушки остеохондроз спать не рекомендуется вообще. В этом случае мышцы будут всю ночь пытаться удержать голову, а нормальный отдых в таком случае просто не может считаться.
Наполнители
Когда форма выбрана, пришло время обратить внимание на наполнитель, более того, что сегодня можно приобрести варианты, полностью отвечающие строгим требованиям потребителя.
Что можно использовать в качестве наполнителя? В первую очередь латекс. Этот материал лучше всего выбирать тем, кто спит только на обороте фигуры, никогда не пострадает. Кроме того, это абсолютно гипоаллергенный материал.
Второй тип – пружины винтовые, изготовленные из латекса. Они отлично поддерживают голову в правильном положении и дают уставшему дню мышцы прекрасного отдыха.
Независимые маленькие пружины, которые также могут быть выбраны в качестве наполнителя, практически мгновенно возвращают поверхность в исходное положение и засыпают на них и на спину, и на бок.
Охлаждающий гель – это относительно новый материал, и к этому продукту придется привыкать. Но тогда это становится очень удобным вариантом. Кроме того, у этого типа наполнителя есть и вторая функция – массаж.
Основные правила
 Важно, чтобы подушка для сна при шейном остеохондрозе поддерживала голову так, чтобы вы чувствовали полное расслабление мышц позвоночника. Позвоночник не должен иметь никаких патологических изгибов или наклонов.
Важно, чтобы подушка для сна при шейном остеохондрозе поддерживала голову так, чтобы вы чувствовали полное расслабление мышц позвоночника. Позвоночник не должен иметь никаких патологических изгибов или наклонов.
При выборе высоты изделия необходимо учитывать такие показатели, как ширина плеч.Обычную измерительную ленту легко измерить. Затем к полученному рисунку следует прибавить 1 см, и в результате будет получена необходимая высота подушки. Зная этот вариант покупки, вы можете смело идти с линейкой в руках. Должно быть, голова точно лежала.
Требует особого внимания материал наполнителя, но покрытие. Полезно помнить, что лучше всего выбрать вариант, чтобы о товаре было просто и легко ухаживать.
Идеальные настройки
При выборе этого постельного белья необходимо учитывать следующие параметры:
- Высота.
- Размер.
- Материал обложки.
- Материал наполнителя.
- Качество швов.
В идеале, если размер будет от 50 до 70 см, эти варианты считаются лучшими для сна и позволяют удобно расположить голову.
Через корпус не должно проскальзывать наполнитель. Также ткань должна быть легкой, проницаемой для воздуха и всегда натуральной. От синтетического варианта дела следует отказаться.
Швы должны быть ровными, аккуратными, не нужно залипать нить.Концевые швы также должны быть хорошо обработаны.
Только правильно подобранная ортопедическая подушка поможет каждому человеку, страдающему остеоартритом, трудно поддается контролю и серьезному заболеванию. Кроме того, довольно просто предотвратить рецидивы, которые могут происходить каждый год.
Сообщений: 1,434
.Хронические дегенеративные изменения в позвонках и межпозвоночных дисках. Основным проявлением остеохондроза позвоночника является выраженный болевой синдром в месте локализации: различают остеохондроз грудного, шейного, поясничного отделов. Боль интенсивная, острая, часто встречается при работе с отягощениями, по дому или в саду. Болевой синдром заставляет вас принять вынужденную позу.Постоянное напряжение мышц позвоночника влечет за собой постоянную тупую боль, есть ограничения в движениях и допустимая физическая активность. В период обострения пациент нуждается в отдыхе и фиксации пораженного участка позвоночника. Для лечения назначаются нестероидные противовоспалительные препараты, анальгетики, миорелаксанты, противосудорожные препараты. В некоторых случаях процедура показана при сухом или подводном вытяжении позвоночника, физиотерапии, рефлексологии, сеансах массажа, лечебной физкультуре.В тяжелых случаях назначают хирургическую операцию: удаление межпозвонковой грыжи, декомпрессия позвоночного канала, реконструкция диска и т. Д.
Лучшие спа-отели в Пьештянах по качеству лечения
Спа Отель Термия Палас 5 *
От 107 € за 1 день полный пансион и лечение
9,4 /10Спа-отель Бальнеа Сплендид Гранд 3 *
От 59 € за 1 день полный пансион и лечение
9,2 /10Спа-отель Balnea Esplanade 4 *
От 87 € за 1 день полный пансион и лечение
8,9 /10Спа-Отель Май 3 *
8,4 /10Спа-отель Бальнеа Сплендид 3 *
От 65 € за 1 день полный пансион и лечение
8,6 /10Спа Отель Балнеа Палас 4 *
От 83 € за 1 день полный пансион и лечение
8,6 /10 Показать все спа отели в городе ПьештяныМарина Починская Лидер службы поддержки
Медицинская консультация
Бесплатная помощь врача-курорта
Если у вас возникли трудности с выбором курорта или спа-отеля, который подходит для лечения ваших заболеваний, воспользуйтесь бесплатной консультацией курортного врача Елены Хорошевой.
Задайте свой вопрос здесьЕлена Хорошева Главный врач sanatoriums.com
,Хронические дегенеративные изменения в позвонках и межпозвоночных дисках. Основным проявлением остеохондроза позвоночника является выраженный болевой синдром в месте локализации: различают остеохондроз грудного, шейного, поясничного отделов. Боль интенсивная, острая, часто встречается при работе с отягощениями, по дому или в саду. Болевой синдром заставляет вас принять вынужденную позу.Постоянное напряжение мышц позвоночника влечет за собой постоянную тупую боль, есть ограничения в движениях и допустимая физическая активность. В период обострения пациент нуждается в отдыхе и фиксации пораженного участка позвоночника. Для лечения назначаются нестероидные противовоспалительные препараты, анальгетики, миорелаксанты, противосудорожные препараты. В некоторых случаях процедура показана при сухом или подводном вытяжении позвоночника, физиотерапии, рефлексологии, сеансах массажа, лечебной физкультуре.В тяжелых случаях назначают хирургическую операцию: удаление межпозвонковой грыжи, декомпрессия позвоночного канала, реконструкция диска и т. Д.
Поддержка клиентов
Не уверены, по каким критериям следует выбрать курорт или спа-отель?
Не знаете как забронировать?
Позвоните нам, и наш персонал поддержки поможет вам.
Вопросы-ОтветыМарина Починская Лидер службы поддержки
Медицинская консультация
Бесплатная помощь врача-курорта
Если у вас возникли трудности с выбором курорта или спа-отеля, который подходит для лечения ваших заболеваний, воспользуйтесь бесплатной консультацией курортного врача Елены Хорошевой.
Задайте свой вопрос здесьЕлена Хорошева Главный врач sanatoriums.com
,

 Мы также рекомендуем вам изучить информацию от опытных физиотерапевтов о выборе ортопедических подушек.Александр Бонин – автор книги, подготовившей для вас самые полезные и качественные советы на эту тему. Так что не упустите возможность получить ее совет абсолютно бесплатно!
Мы также рекомендуем вам изучить информацию от опытных физиотерапевтов о выборе ортопедических подушек.Александр Бонин – автор книги, подготовившей для вас самые полезные и качественные советы на эту тему. Так что не упустите возможность получить ее совет абсолютно бесплатно!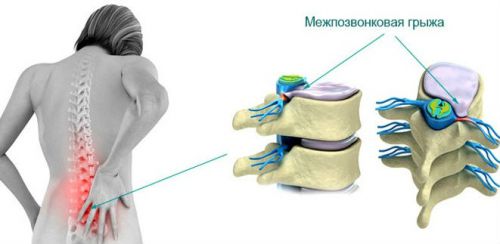

















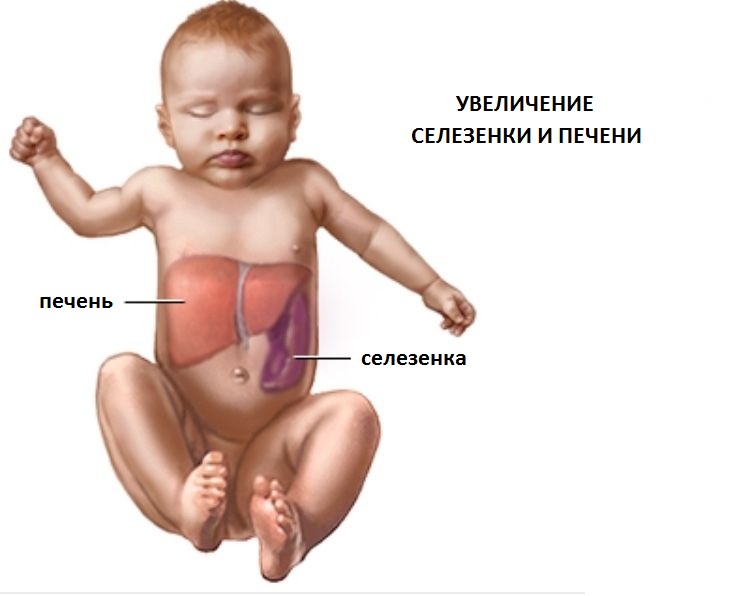


 Постановка диагноза требует осмотра педиатра, невролога, офтальмолога и консультации генетика. В сегодняшней медицинской практике существуют 3 метода диагностики этого заболевания.
Постановка диагноза требует осмотра педиатра, невролога, офтальмолога и консультации генетика. В сегодняшней медицинской практике существуют 3 метода диагностики этого заболевания.










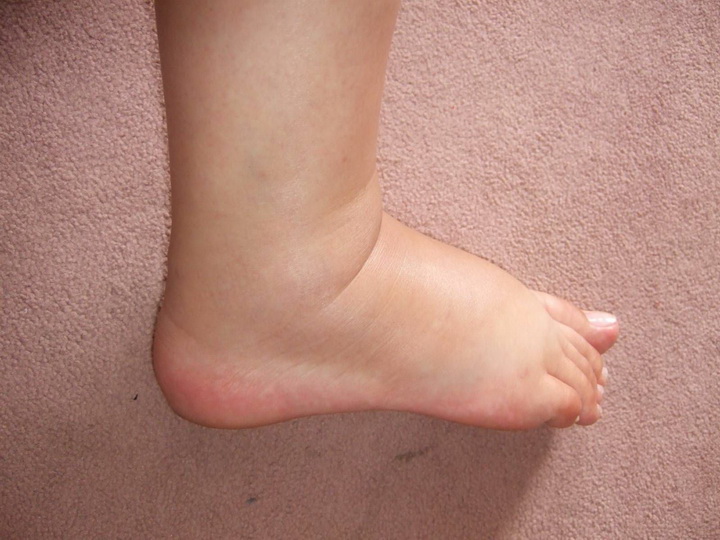
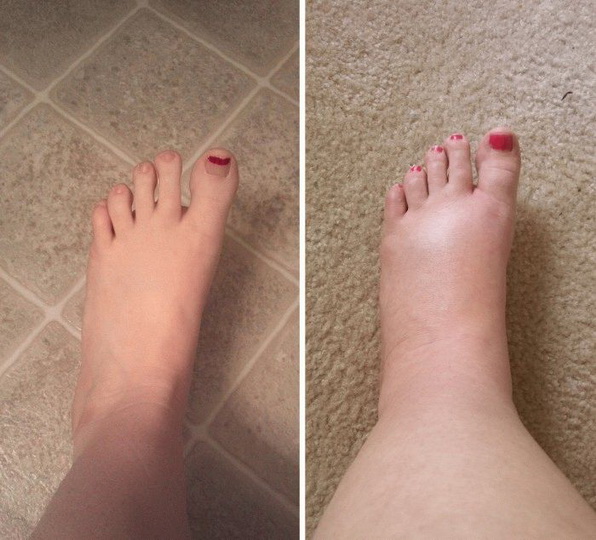
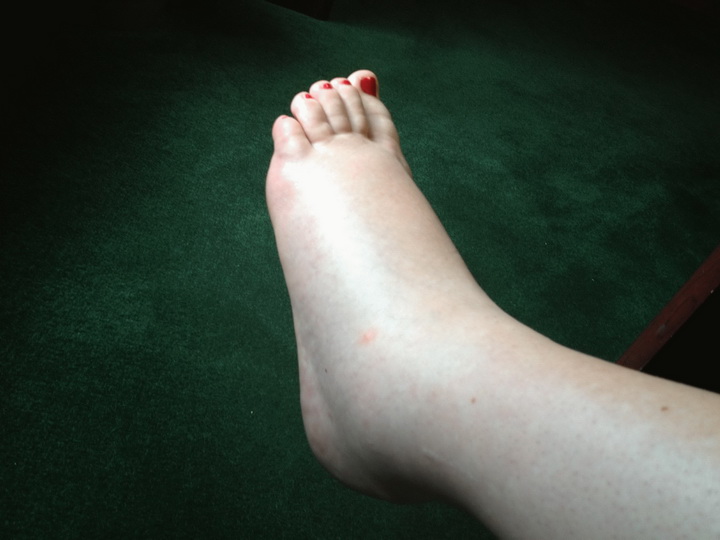
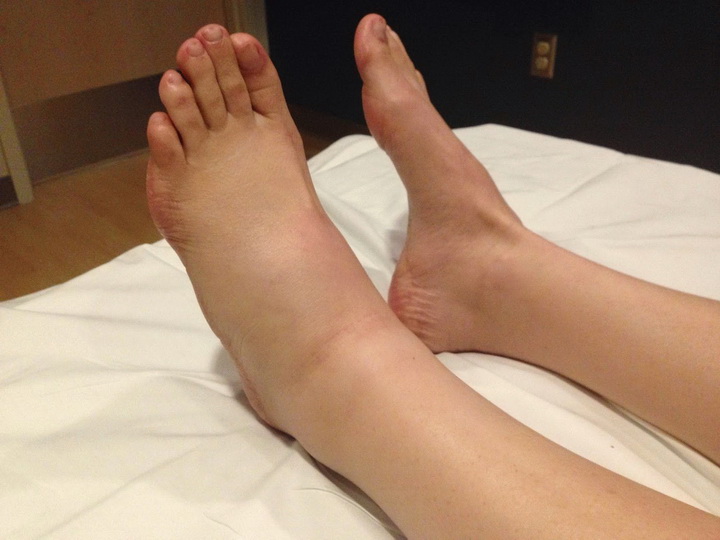
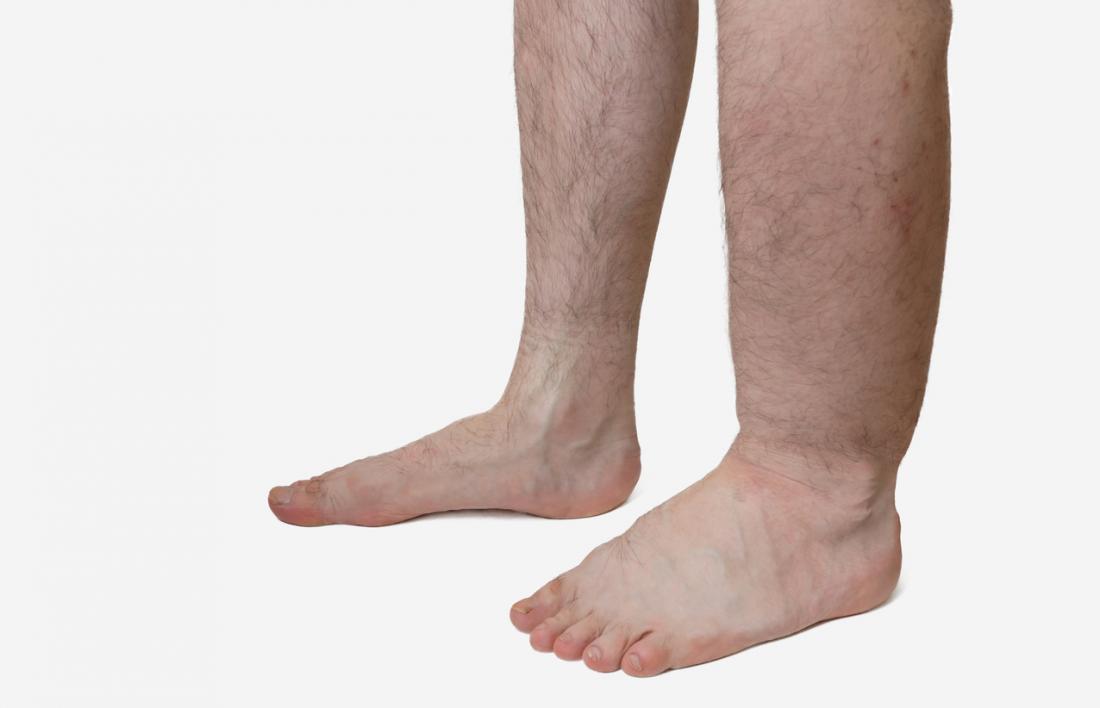 Отек — это накопление жидкости в тканях, особенно под кожей, вызванное задержкой жидкости в организме.
Отек — это накопление жидкости в тканях, особенно под кожей, вызванное задержкой жидкости в организме.


 отвечает за сдерживание сократительной способности матки, чтоб ни произошел выкидыш. Но также прогестерон способствует задержке жидкости в тканях и образование отеков. Во время беременности в организме женщины изменяется водно-солевой обмен, что может привести к нарушениям оттока лимфы и крови по венам ног, к изменениям в крови и сосудистой стенке. Давайте разберемся, какие бывают отеки и какую профилактику можно делать, дабы избежать их или улучшить свое состояние.
отвечает за сдерживание сократительной способности матки, чтоб ни произошел выкидыш. Но также прогестерон способствует задержке жидкости в тканях и образование отеков. Во время беременности в организме женщины изменяется водно-солевой обмен, что может привести к нарушениям оттока лимфы и крови по венам ног, к изменениям в крови и сосудистой стенке. Давайте разберемся, какие бывают отеки и какую профилактику можно делать, дабы избежать их или улучшить свое состояние.

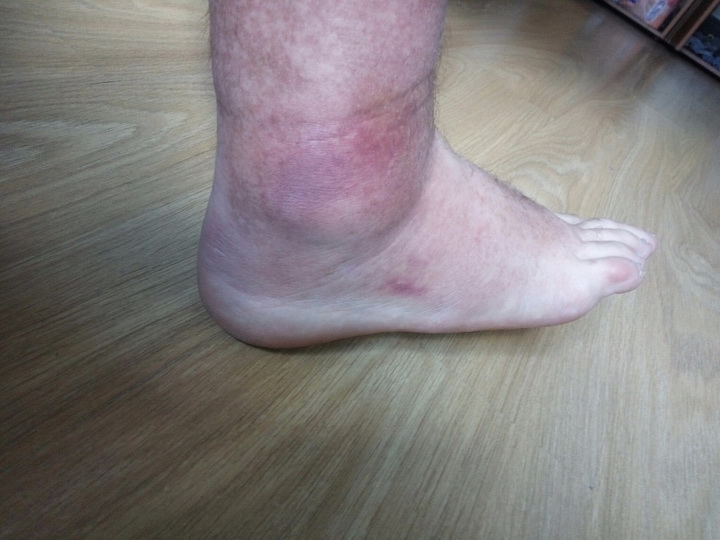




 Киста Бейкера является грыжей в области коленного сустава или в подколенной ямке.
Киста Бейкера является грыжей в области коленного сустава или в подколенной ямке. Внешне образование напоминает виноградную гроздь.
Внешне образование напоминает виноградную гроздь. К результативным рецептам народной медицины относятся мази и компрессы.
К результативным рецептам народной медицины относятся мази и компрессы. Снизить болевой синдром поможет компресс с кубиками льда.
Снизить болевой синдром поможет компресс с кубиками льда. Размягченный жмых аккуратно раскладывают на чистой клеенке или полиэтиленовом пакете и прикладывают к кисте.
Размягченный жмых аккуратно раскладывают на чистой клеенке или полиэтиленовом пакете и прикладывают к кисте. Больное место смазывают медом, а сверху покрывают листом капусты.
Больное место смазывают медом, а сверху покрывают листом капусты. В Золотом усе используется для лечения все, и листья, и стебли, и усы.
В Золотом усе используется для лечения все, и листья, и стебли, и усы.
 Календула с прополисом обладает согревающим эффектом.
Календула с прополисом обладает согревающим эффектом. Использование пиявок при лечении кисты.
Использование пиявок при лечении кисты. Эластичный эспандер.
Эластичный эспандер.









 Часто делают лечебный сироп. Необходимо смешать мед и уксус (по 1 ч. л.) в стакане теплой воды. Употреблять целебную микстуру следует 3 раза в день за 30 минут до еды.
Часто делают лечебный сироп. Необходимо смешать мед и уксус (по 1 ч. л.) в стакане теплой воды. Употреблять целебную микстуру следует 3 раза в день за 30 минут до еды. Часто от кисты Бейкера применяется мазь на основе календулы и прополиса. Использование такого геля способствует снижению болевых ощущений и остановке воспалительного процесса. Для приготовления крема необходимо:
Часто от кисты Бейкера применяется мазь на основе календулы и прополиса. Использование такого геля способствует снижению болевых ощущений и остановке воспалительного процесса. Для приготовления крема необходимо: Народная терапия кисты Бейкера проводится с помощью зверобоя. Сухое сырье требуется смешать с березовыми почками, листьями крапивы, брусники и мяты. Также к составу надо добавить подорожник. Смесь следует заварить кипятком (300 мл), настоять 60 минут, а потом принимать по 3 раза в день.
Народная терапия кисты Бейкера проводится с помощью зверобоя. Сухое сырье требуется смешать с березовыми почками, листьями крапивы, брусники и мяты. Также к составу надо добавить подорожник. Смесь следует заварить кипятком (300 мл), настоять 60 минут, а потом принимать по 3 раза в день.







 Помните о том, что за одну ночь избавиться от недуга не получится. Только комплексный подход к решению проблемы и соблюдение всех рекомендаций помогут уменьшить болезненность и отечность.
Помните о том, что за одну ночь избавиться от недуга не получится. Только комплексный подход к решению проблемы и соблюдение всех рекомендаций помогут уменьшить болезненность и отечность.



















 Даже у абсолютно здорового и развитого физически человека бывают болезненные ощущения в правом подреберье в передней части тела. Иногда это говорит о кислородном дискомфорте организма и проходит без последствий, но часто бывает, что продолжительная острая или надоедливая колика под ребрами справа и спереди является опасным предупреждением и поводом для срочного реагирования путем обращения к специалисту за консультацией и обследованием.
Даже у абсолютно здорового и развитого физически человека бывают болезненные ощущения в правом подреберье в передней части тела. Иногда это говорит о кислородном дискомфорте организма и проходит без последствий, но часто бывает, что продолжительная острая или надоедливая колика под ребрами справа и спереди является опасным предупреждением и поводом для срочного реагирования путем обращения к специалисту за консультацией и обследованием. острое внезапное начало, периодическая повторяемость колик в правом подреберье говорит об имеющих место изменениях печени при воспалительных процессах в желчных протоках;
острое внезапное начало, периодическая повторяемость колик в правом подреберье говорит об имеющих место изменениях печени при воспалительных процессах в желчных протоках; Воспаление аппендицита отдает сильной и резкой болью справа внизу живота, увеличивающейся при любом движении. Хроническое течение воспалительного процесса вызывает тянущую и ноющую боль справа под ребром. Очень сильная интенсивность нарастающей боли не позволяет принять другую позу, кроме как лечь на правый бок и подтянуть колени к груди. Живот при таком заболевании становится твердым с напряженным мышечным прессом.
Воспаление аппендицита отдает сильной и резкой болью справа внизу живота, увеличивающейся при любом движении. Хроническое течение воспалительного процесса вызывает тянущую и ноющую боль справа под ребром. Очень сильная интенсивность нарастающей боли не позволяет принять другую позу, кроме как лечь на правый бок и подтянуть колени к груди. Живот при таком заболевании становится твердым с напряженным мышечным прессом. Возникновение острой и непереносимой колики в правом подреберье свидетельствует о том, что необходимо срочно оказывать человеку медицинскую помощь. Обращение в неотложку необходимо по жизненным показателям, если:
Возникновение острой и непереносимой колики в правом подреберье свидетельствует о том, что необходимо срочно оказывать человеку медицинскую помощь. Обращение в неотложку необходимо по жизненным показателям, если: после еды никогда не следует начинать забег или быстро ходить;
после еды никогда не следует начинать забег или быстро ходить; В этой области человеческого организма находятся печень, правая часть кишечника, желчный пузырь и часть диафрагмы. После пятого или шестого месяца беременности плод, требующий для роста все больше места, начинает давить на эти жизненно важные органы внутри брюшной полости и вызывает колющие боли в подреберье правого бока.
В этой области человеческого организма находятся печень, правая часть кишечника, желчный пузырь и часть диафрагмы. После пятого или шестого месяца беременности плод, требующий для роста все больше места, начинает давить на эти жизненно важные органы внутри брюшной полости и вызывает колющие боли в подреберье правого бока. травматолог;
травматолог;





 Аномалии развития позвоночника
Аномалии развития позвоночника Сегментированный позвоночный столб
Сегментированный позвоночный столб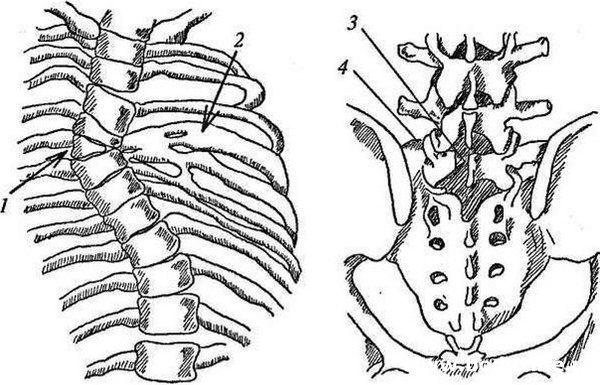
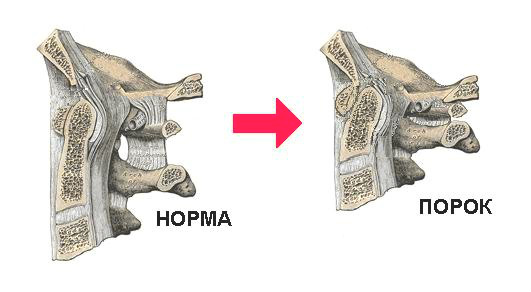
 вторичная симптоматика в виде:
вторичная симптоматика в виде: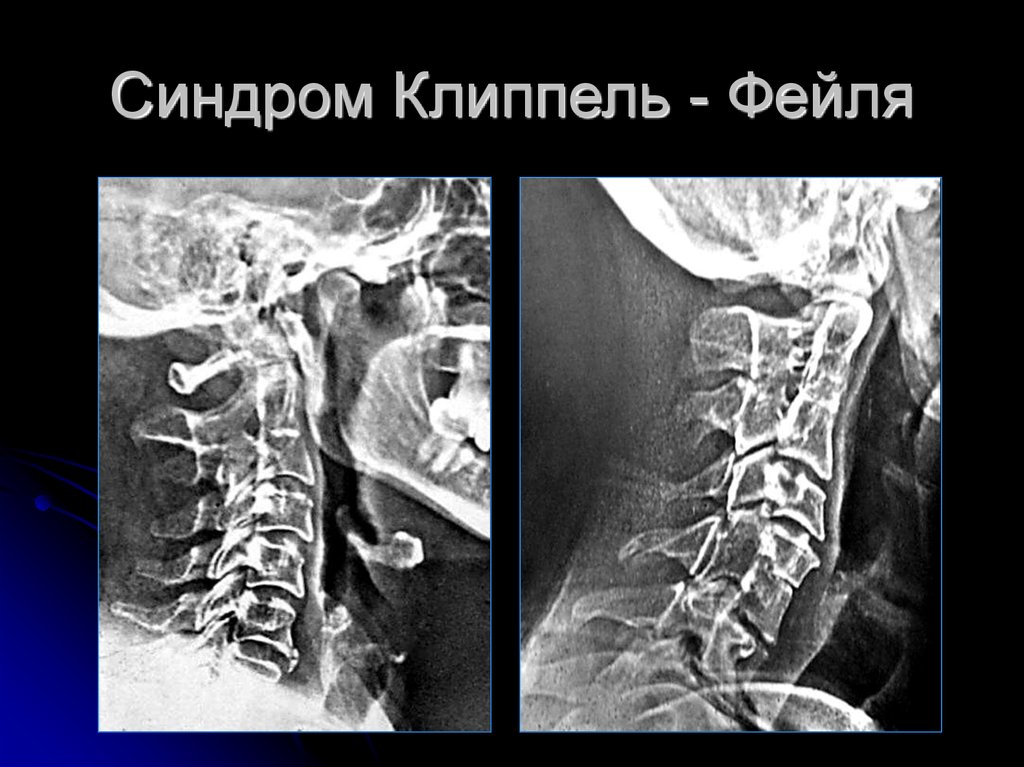

 Загрузка…
Загрузка…




 Слово – нашему эксперту, врачу-реабилитологу Максиму Хохлову.
Слово – нашему эксперту, врачу-реабилитологу Максиму Хохлову.  Фото: АиФ/ Эдуард Кудрявицкий
Фото: АиФ/ Эдуард Кудрявицкий Фото: АиФ/ Эдуард Кудрявицкий
Фото: АиФ/ Эдуард Кудрявицкий Фото: АиФ/ Эдуард Кудрявицкий
Фото: АиФ/ Эдуард Кудрявицкий Фото: АиФ/ Эдуард Кудрявицкий
Фото: АиФ/ Эдуард Кудрявицкий Фото: АиФ/ Эдуард Кудрявицкий
Фото: АиФ/ Эдуард Кудрявицкий Заболеть может каждый человек, независимо от пола, возраста и других факторов. Однако для разных категорий людей свойственны определенные заболевания. Люди, которые ведут малоподвижный образ жизни, и люди, чья работа практически не требует физической активности, больше подвержены ожирению, возникновению проблем со зрением, сердцем и заболеваниям ЖКТ. Люди, ведущие активный образ жизни, и люди, деятельность которых связана с физическим трудом, чаще подвержены заболеваниям сердечнососудистой системы и суставов. Помимо образа жизни на развитие заболевания влияет и возраст. Самым распространенной болезнью, которая свойственна пожилым людям и тем, кто перегружает себя и не соблюдает технику безопасности, является – артроз коленного сустава.
Заболеть может каждый человек, независимо от пола, возраста и других факторов. Однако для разных категорий людей свойственны определенные заболевания. Люди, которые ведут малоподвижный образ жизни, и люди, чья работа практически не требует физической активности, больше подвержены ожирению, возникновению проблем со зрением, сердцем и заболеваниям ЖКТ. Люди, ведущие активный образ жизни, и люди, деятельность которых связана с физическим трудом, чаще подвержены заболеваниям сердечнососудистой системы и суставов. Помимо образа жизни на развитие заболевания влияет и возраст. Самым распространенной болезнью, которая свойственна пожилым людям и тем, кто перегружает себя и не соблюдает технику безопасности, является – артроз коленного сустава.
 Так, при артрозе коленного сустава, не рекомендуется физическая гимнастика тем у кого:
Так, при артрозе коленного сустава, не рекомендуется физическая гимнастика тем у кого: