Тендиноз пяточный – Тендиноз пяточной кости лечение
Как лечить тендиноз коленного сустава
Содержание статьи:
Особенности тендинита различной локализации

Особенности тендинита различной локализации
Воспалительный процесс может образовываться практически в любом месте.
- Коленный тендинит – воспалительный процесс, происходящий в сухожилии и суставе в области колена. Тендинит коленного сустава можно легко перепутать с растяжением сухожилий или связок. Коленный тендинит довольно часто развивается после травмы. Тендинит коленного сустава, как правило, наблюдается у волейболистов и баскетболистов, которым приходится много прыгать. Данная форма заболевания известна, как «тяжелое колено». Коленный тендинит сопровождается болью в области коленной чашечки;
- Тендинит плечевого сустава сопровождается припухлостью и сильной болью, которая возникает при резком движении. Тендинит плеча возникает в результате хронического перенапряжения, вызванного микротравмами сухожилия надостной мышцы. Микротравмы вызывают воспалительный процесс. Тендинит плечевого сустава чаще всего возникает у спортсменов, но также воспалительный процесс может вызвать интенсивный физический труд. Практически всегда вначале образуется тендинит надостной мышцы, после воспаление распространяется на суставную капсулу, мышечную капсулу и субакромиальную сумку. Тендинит плеча имеет три стадии, в зависимости от стадии заболевания назначается лечение;
- Височный тендинит сопровождается болью в области щеки, которая усиливается во время жевания. Боль может появляться в голове и в области шеи. Люди, у которых наблюдается височный тендинит, могут думать, что у них болят зубы;
- Тендинит ахиллова сухожилия является распространенным заболеванием среди силовиков. С помощью ахиллова сухожилия икроножные мышцы крепятся к стопе. Под воздействием сильных нагрузок ткани ахиллова сухожилии дегенерируют и развивается тендинит сухожилия. В результате больной испытывает сильную боль при ходьбе и опоре на ступню. В запущенных случаях тендинит сухожилия вызывает разрыв сухожилия или отрыв его от пяточной кости. Тендинит сухожилия сопровождается болью под икрами и в области пятки. Данную форму заболевания также называют тендинит стопы;
- Тендинит бицепса – воспаление сухожилия, прикрепляющего верхушку мышцы бицепса к плечу. Чаще всего данная форма тенденита наблюдается у людей, занимающихся определенными видами спорта, при которых происходит многократное движение рукой, например, при занятиях теннисом;
- Локтевой тендинит или «локоть теннисиста» — воспаление мышц-разгибателей запястья. Это усталостное стрессовое повреждение локтевого сустава. Такая форма тендинита поражает не только людей, занимающихся большим теннисом, но и играющих в настольный теннис, гольф, бадминтон и так далее.
Причины и симптомы тендинита тазобедренного сустава
Так называется воспаление сухожилий тазобедренного сустава. Оно возникает при чрезмерных нагрузках на тазобедренную область. Воспалительный процесс развивается в результате микроразрывов и трещин, которые появляются в мышечной и соединительной ткани, а также в сухожилиях. За время отдыха такие повреждения, как правило, должны восстанавливаться. Но если нагрузки чрезмерные, а продолжительность отдыха недостаточная для реабилитации, то это приводит к развитию воспаления связок, сухожилий тазобедренного сустава, а также мышц, прикрепленных к нему.
Конкретными причинами рассматриваемой патологии являются следующие моменты:
- Возраст больше сорока лет. Это связано с возрастными особенностями сухожилий и связок. Они становятся менее эластичными, чаще травмируются.
- Артриты и артрозы.
- Нарушения кальциевого обмена.
- Интенсивные физические нагрузки. Наибольшему риску подвергаются спортсмены, а также люди, чьи профессии связаны с тяжелым трудом.
- Постоянные однообразные нагрузки на нижние конечности, в том числе, на область тазобедренного сустава.
- Инфекционные процессы.
- Ослабление иммунной защиты организма. При этом ткани связок, сухожилий и мышц становятся более уязвимыми, не в состоянии полностью быстро восстанавливаться после тяжелых физических нагрузок.
- Частые травмы нижних конечностей.
- Нарушение осанки.
- Ношение обуви на высоких каблуках.
- Аллергические реакции на лекарственные препараты.
Локализация тендинита суставной области бедра может быть различной, в зависимости от того, какие связки воспалились. В частности, воспалительный процесс может распространяться на сухожильные ткани подвздошно-поясничной мышцы, сухожилия мышцы, приводящей или отводящей бедро.
Признаки заболевания
Диагностировать тендинит можно по следующим симптомам:
- Болевой синдром в травмированной области. В начале развития патологии боли провоцируются длительными и интенсивными нагрузками, на фоне отдыха постепенно проходят. Через некоторое время уже незначительные по интенсивности нагрузки вызывают выраженный и упорный болевой синдром.
- Пальпация сухожилий мышц тазобедренной боли болезненна.
- Кожные покровы в очаге воспалительного процесса уплотнены, наблюдается покраснение кожи и повышение местной температуры.
- При совершении движений слышен хруст в пораженном тазобедренном суставе.
- Если воспалению подверглись отводящие мышцы, то болезненность локализуется снаружи бедра.
- В случае вовлечения в воспаление сухожилий подвздошно-поясничной мышцы болевой синдром распространяется на внутреннюю часть бедра, а также на паховую область и нижнюю часть передней брюшной стенки. При этом болезненность возникает в момент опоры на конечность, в частности, при ходьбе.
- Если воспаление затронуло сухожилие длинной приводящей мышцы, то болевой синдром возникает при попытке отведения конечности. Подвижность в тазобедренном суставе уменьшается.
В диагностике используют результаты нагрузочных проб, которые показывают, какие движения в тазобедренном суставе вызывают боль у пациента. До их проведения травматолог тщательно пальпирует мышцы и сухожилия в суставной области. Далее специалист определяет, насколько ограничены движения в суставе. Более тщательно изучить степень поражения помогут УЗИ и рентгеновское обследование.
Дифференциальный диагноз
Симптомы могут варьироваться от боли до жгучей боли и местной тугоподвижности суставов, которая возникает вокруг воспалённых сухожилий. Отёк может произойти вместе с воспалением и покраснением, но не во всех случаях могут быть видны узлы, окружающие сустав. При этом, как правило, боль значительно сильнее во время и сразу после движения. Сухожилия и суставы в этом месте могут стать жёстче (напряжены) и на следующий день. Многие пациенты сообщают о предшествующих началу болей стрессовых ситуациях в их жизни, которые могут способствовать проявлениям и симптоматике. Если симптомы тендинита продолжаются в течение нескольких месяцев или, тем более, дольше, то это, вероятно, тендиноз.
Тендинит лечение
На начальных стадиях заболевания, когда боли возникают нечасто, и их интенсивность не так велика, люди часто не задумываются о том, чтобы прибегнуть к помощи специалиста. Но, со временем, если запустить процесс, то боли становятся действительно нестерпимыми и тогда волей неволей человек задается вопросом: как лечить тендинит?
 Для лечения тендинита применяют следующие методы:
Для лечения тендинита применяют следующие методы:
- Иммобилизация – то есть обеспечение неподвижности сустава или конечности. Для этого предназначены специальные бандажи, лангеты, эластичные бинты, накладываются иммобилизирующие повязки. Обычно, создание покоя пораженной конечности уже значительно облегчает состояние больного.
- Применение нестероидных противовоспалительных препаратов (НПВП). Это препараты, уменьшающие выработку медиаторов воспаления и снимающие, как следствие, симптомы воспаления, в том числе и боль. Они могут приниматься внутрь, инъекционно – для быстрого снятия сильной боли или же наружно в виде мазей, гелей и кремов. Следует заметить, что непрерывный прием таких препаратов не должен превышать двух недель, поэтому такая терапия имеет симптоматический характер и облегчает состояние больного на первых порах. Длительное применение лекарственных средств данной группы грозит серьезными поражениями слизистой желудка, вплоть до развития язвы.
- При инфекционном тендините помимо НПВП назначаются также антибактериальные средства, в том числе и антибиотики. Их назначение может проводиться только врачом. Самолечение в данной ситуации недопустимо.
- Физиотерапевтические процедуры – обычно дают замечательный эффект. Такая терапия показана после снятия острых симптомов заболевания. К физиотерапевтическим процедурам относят УВЧ, микроволновую терапию, ультразвуковую терапию и пр.
- Лечебная физкультура. Заболевание тендинитом вовсе не исключает занятия спортом, но их интенсивность и направленность должна быть изменена. Рекомендуются упражнения на растяжку, отличный эффект дают занятия йогой.
- Порой консервативные методы (физиотерапия, лекарственная терапия) не помогают вылечить заболевание. Лечение в таком случае будет сводиться к хирургическим методам. Операция заключается в иссечении пораженного сухожилия.
Лечение тендинита – процесс довольно длительный. Он может занимать от 2 до 6 недель, а после хирургического вмешательства реабилитация длится от 2 до 6 месяцев. Людям, страдающим от данного недуга, рекомендуется ограничить физические нагрузки и снизить их интенсивность. Современная медицина имеет большой арсенал средств для борьбы с различными видами тендинита. Поэтому строгое соблюдение режима и терпеливое выполнение всех рекомендаций врача являются залогом успешного лечения данного заболевания.
Этиология и патогенез
При чрезмерных нагрузках сухожилия подвергаются постоянному микротравмированию. Тендиноз прежде всего проявляется дистрофическими поражениями мест их крепления к мышцам. Причиной неадекватных нагрузок часто становится профессиональная деятельность таких категорий людей:
- Спортсмены:
- легкоатлеты подвержены частым травмам колена и голеностопного сустава;
- теннисисты травмируют область плечевой кости, локтевого сустава и запястья;
- гольфисты перегружают связки подлопаточной мышцы и вращающей предплечье.
- Работники физического труда, то есть те, кто нагружает сухожилия крупных мышц голеностопного сустава, плеча, четырехглавой мышцы бедра:
- строители;
- шахтеры;
- грузчики.
- Люди, чья деятельность связана с длительным нахождением конечностей в нестандартном физиологическом положении, а также те, кто перегружает сухожилия мелких мышц кистей, пальцев, запястья:
- программисты;
- музыканты и художники;
- швеи.
 Зарождение разрушительного процесса может возникнуть из-за анатомических особенностей, заражения патогенами, сбоя в метаболизме.
Зарождение разрушительного процесса может возникнуть из-за анатомических особенностей, заражения патогенами, сбоя в метаболизме.
Началом развития тендиноза становится защемление коллагеновых волокон хрящевыми. Постепенно связки обызвествляются и их замещает костная ткань. Питание и кровоснабжение ущемленного отростка нарушается, он истончается, становится хрупким, теряет эластичность и прочность. Развитие таких процессов провоцируют:
- хронические суставные заболевания;
- воспаление или инфекция;
- нарушения обменных процессов;
- врожденные патологии суставов.
Народные средства
Народные средства от тендинита
Народные средства могут использоваться лишь в качестве дополнения к медикаментозному лечению. Существуют наружные и пероральные препараты.
Для приема внутрь можно использовать:
как приправу для различных блюд применять куркуму, суточная доза не может превышать 0,5 гр.;
отвар ягод черемухи, можно брать как свежие, так и сухие. Принимать по 100 мл трижды в день.
Для наружного применения можно использовать компрессы из сока алоэ, ледяной массаж, имбирные примочки, мазь из арники и пр.
Эффективно действует контрастный массаж, процедура выполняется в период ремиссии. Массаж делается в два этапа. Вначале колено разогревается при помощи помещенной в хлопчатобумажный мешочек пшеничной крупы, а затем выполняется массаж кусочком льда. Процедура повторяется 4-5 раз. Контрастный массаж значительно улучшает процессы кровоснабжения пораженных тканей, ускоряет их регенерацию.
Массаж кубиками льда после прогревания колена
Снять опухоль и боль можно «гипсовой» повязкой. Взбить блендером один белок куриного яйца, добавить столовую ложку водки и муки, перемешивать до получения густой каши. Смесь нанести на эластичный бинт и зафиксировать коленный сустав. Держать несколько часов, повторять ежедневно.
Компресс с куриным яйцом, водкой и мукой под бинтом
Лечение болезни препаратами из лука.
Измельченный лук для компрессов и повязок
- Столовая ложка морской соли смешивается с таким же количеством измельченного лука. Каша накладывается на поврежденное место и укутывается теплой тканью. Использовать компресс по 5-6 часов ежедневно.
- Измельчить блендером 5 головок лука средних размеров, добавить столовую ложку меда. Смесь использовать в качестве компресса на больные места.
Неплохие результаты достигаются после лечения коленных суставов маслами.
Используем растительные и эфирные масла для лечения
- Две столовые ложки сухой лаванды добавить к 200 гр. подсолнечного или оливкового масла, дать настояться в темном прохладном месте не менее недели, процедить. Смазывать больные участки несколько раз в день.
- В равных долях (по несколько капель) смешать пихтовое и лавандовое масло, разбавить оливковым или подсолнечным. Растирать кожу колена перед сном, для согревания рекомендуется его укутывать.
Если через несколько дней болезнь не отступает, то следует обращаться в медицинские учреждения.
Методы лечения недуга
Выбор методов и конкретных препаратов осуществляется только после точного диагноза болезни, причин ее возникновения и стадии развития.
Медикаментозный (консервативный) метод
Консервативные методы лечения тендинита
Болезнь можно локализовать или полностью излечить на 1, 2 и 3-й стадии развития. Во время лечения обязательно максимально снять или существенно ограничить нагрузки на больной сустав, ограничить его подвижность. В этих целях используют костыли, колено покрывают гипсовой повязкой или одевают медицинскую лангетку.
Уменьшение нагрузки на сустав
В зависимости от особенностей болезни могут использоваться следующие схемы лечения.
После иммобилизации болевых ощущений применяются различные нестероидные противовоспалительные препараты.
Они уменьшают выработку организмом больного медиаторов, увеличивающих воспалительные процессы – ликвидируются предусловия процессов. Одновременно эти препараты снимают боли. Лекарства можно принимать внутрь таблетками, в виде мазей и кремов или инъекций.
С учетом состояния больного врач определяет пути лечения, по мере изменения самочувствия метод может корректироваться. Нужно знать, что лекарства относятся к группе сильнодействующих, любая длительность лечения НПВП не может превышать 14 дней. В связи с этим такое лечение можно считать симптоматическим и направлено оно в основном на облегчение критического состояния больного. Длительный прием лекарства запрещен в связи с рисками возникновения различных осложнений.
Если природа заболевания инфекционная – в курс лечения включается прием антибактериальных средств, в некоторых случаях могут использоваться антибиотики.
Обязательное условие успешного лечения – выполнение физиотерапевтических процедур. Заниматься можно лишь после снятия острой фазы, в комплекс медицинских назначений входит микроволновая, ультразвуковая и УВЧ терапия.
Тендинит коленного сустава лечится довольно длительно, в поздних стадиях для этого потребуется не менее 6 недель. А полная реабилитация после хирургической операции может продолжаться полгода и более.
Хирургический метод лечения тендинита
Хирургический метод лечения тендинита
В случае разрывов сухожилия или при отсутствии положительных реакций после длительного консервативного лечения врачи прибегают к оперативным методам. Удаление патологически измененных тканей выполняется через небольшие проколы (артроскопически) или обыкновенный разрез (открыто), выбор метода привязывается к степени и конкретному месту поражения. Костные наросты ликвидируются только артроскопически, а для удаления кисты на связках можно делать лишь при открытой операции.
Проведение артроскопической операции
С целью стимулирования естественного восстановления тканей (репарацию), делается кюретаж. Соскабливается нижняя часть надколенника, эти действия запускают защитные силы организма, происходит ускоренное восстановление поврежденных тканей. В этих же целях может делаться частичное иссечение тканей сухожилия с повторным соединением и множественными продольным насечками.
В некоторых случаях достичь положительного эффекта от лечения можно только после выполнение операции, такие действия показаны на сложных четвертых стадиях развития недуга. Кроме того, за счет оперативного лечения удается восстановить первоначальную функциональность четырехглавой мышцы бедра. Перед операцией делаются повторные комплексные или специальные обследования заболевшего.
Причины тендинита
Тендинит может возникнуть в результате тяжелых физических нагрузок или после серьезных травм. Часто он проявляется у спортсменов или любителей, активно занимающихся в спортивном зале. Существует особая форма заболевания, иногда именуемая «коленом прыгуна». Под этим названием понимается тендинит надколенника, то есть воспаление связки. Кроме того, тендинит может проявиться после инфекции или заболевания иммунной системы, а также при нарушениях обмена веществ.
Осложнения тендиноза
При танденозе пациенты чаще всего жалуются на боль при сгибании ног или рук. Болевые ощущения также беспокоят их во время погодных изменений. Если вовремя не начать лечение, болезнь может привести к серьезным осложнениям. Распространены такие формы заболевания как тендинит локтевого сустава, который значительно снижает подвижность рук, и тендинит коленного сустава, который мешает нормально ходить и передвигаться по лестнице.
При таких заболеваниях, как тендовагинит сгибателей пальцев, наблюдаются воспалительные процессы. Те же осложнения можно наблюдать и в случае, если у пациента тендовагинит кисти или тендовагинит локтевого сустава.
У спортсменов, которым приходится часто прыгать или резко останавливаться при беге, может развиться тендинит ахиллова сухожилия. Эта же болезнь поражает и женщин, постоянно носящих обувь на высоком каблуке. Кроме того, спортивная травма или чрезмерные нагрузки могут привести к тому, что у пациента проявится тендинит запястья.
При хронической форме и отсутствии лечения может произойти разрыв сухожилия, что повлечет за собой хирургическое вмешательство. При этом после операции уже не получиться вернуться к привычной жизни: нагрузку на прооперированную ногу или руку придется максимально ограничить.
Лечение тендинита ударно-волновой терапией
Воспаление и дистрофию тканей сухожилия эффективнее всего лечить методом ударно-волновой терапии (УВТ). Одно из главных преимуществ этой методики заключается в том, что пациент может вести привычный образ жизни, если, конечно, он обратился за помощью на ранней стадии заболевания. Ведь запущенный тендинит очень сложно вылечить, и порой требуется хирургическое вмешательство. Ни в коем случае нельзя заниматься самолечением и откладывать посещение врача. Цена за такую халатность будет гораздо выше стоимости любых процедур.
Комментарий эксперта по ударно-волновой терапии Андоров Э.Т.
Применение УВТ при тендините позволит снять воспаление и стимулировать восстановительные процессы в тканях. Такого эффекта можно достичь благодаря тому, что инфразвуковая волна определенной частоты воздействует непосредственно на поврежденный участок, улучшая кровообращение и повышая проницаемость клеточных мембран. Если, например, у пациента тендовагинит предплечья лечение этого недуга методом УВТ позволит уже на первом сеансе снизить болевые ощущения.
Очень важно помнить, что УВТ помогает избежать операционного вмешательства. Разумеется, для этого нужна высокая классификация врача, а значит, обращаться за УВТ нужно только в специализированные центры
В подобных учреждениях специалисты хорошо знают метод ударно-волновой терапии, поскольку много лет применяют его для лечения тендинита и других заболеваний опорно-двигательной системы.
← Лечение артрита тазобедренного сустава Мышечные боли в ногах →
Симптомы тендинита
Симптомы тендинита следующие:
- Постепенное развитие тендинита;
- Боль, проявляющаяся при активных движениях, и проецирующаяся над областью пораженного сухожилия. При пассивных движениях болезненность отсутствует. Кроме того, человека ощущает болезненность при пальпации пораженной области;
- Изменение кожных покровов в области пораженного сухожилия: покраснение, локальное повышение температуры;
- Локальный отек, припухлость в области пораженного сухожилия;
- Крепитация (характерный хруст) при движении сухожилия, которая слышна на расстоянии или через фонендоскоп.
Интенсивность болевого синдрома нарастает со временем. По началу человека беспокоит незначительная боль в области пораженного сухожилия, которая не мешает его повседневной жизни. Но со временем, болевой синдром усиливается, боли становятся мучительными, сильными, нестерпимыми, нарушающие обычный ритм жизни.
Лечение воспаления сухожилий лечебным пластырем
Тендовагиниты, паратенониты, тендиниты (тендинозы) – это большая группа воспалительных заболеваний сухожилий, сопровождающихся болью и нарушением работы опорно-двигательного аппарата. Они часто встречаются одновременно, поскольку вызываются одними и теми же причинами, и дифференцировать их очень сложно. Методики лечения этих заболеваний также сходны.
Тендинит(тендиноз, тендинопатия – от лат. tendo – сухожилие) – это воспаление сухожилия. Тендинит представляет собой заболевание самого сухожилия, чаще всего из-за длительного хронического перенапряжения, сопровождающееся развитием дегенеративных изменений и надрывом сухожилия. При тендините (воспалении сухожилий) снижается прочность сухожилия и создается опасность его разрывов. Но тендиниты могут быть не только дистрофические, но и инфекционные.
Наиболее часто от дистрофического тендинита (воспаления сухожилий) страдают спортсмены, так как у них нагрузки на мышцы, связки и сухожилия бывают очень велики. Также это заболевание распространено среди людей, чья профессиональная деятельность связана с физическими нагрузками.
К появлению тендинита (воспаление сухожилий) также могут приводить болезни ревматического характера, такие как ревматоидный артрит, ревматизм суставов.
Тендовагинит (тендосиновит, от лат; tendo- сухожилие + vagina влагалище) – это воспаление не самого сухожилия, а защитного синовиального влагалища, расположенного вокруг сухожилия. Это наиболее известное из всей данной группы заболеваний, хотя зачастую оно сопутствует воспалению сухожилия.
Тендовагиниты бывают инфекционными и неинфекционными (асептическими). Инфекционный тендовагинит возникает вследствие проникновения гноеродной микрофлоры в сухожильные влагалища при травмах или воспалительных заболеваниях окружающих тканей. Асептический тендовагинит возникает вследствие дистрофических изменений синовиальных оболочек сухожилий из-за чрезмерных, часто повторяющихся нагрузок. Наиболее распространен асептический тендовагинит,
Паратенонит – асептическое воспаление околосухожильной клетчатки. Паратенонит возникает при повторяющейся травматизации области сустава (трение, давление и пр. В соединительной ткани, находящейся между фасцией и сухожилием, вследствие точечных кровоизлияний и отечности возникают фиброзные отложения. Определяются болезненные узловатые уплотнения. Активные движения ограничены и болезненны. При пассивных движениях болезненных симптомов нет. Заболеванию подвержены ахиллово сухожилие, разгибатели предплечья, нижняятреть голени. Выделяют острые и хронические паратенониты.
Лечение воспаления сухожилия (тендинита) – это прежде всего иммобилизация кисти или стопы, физиотерапия.
Лечение острого тендинита (воспаления сухожилия) предусматривает как общую, так и местную терапию. При неспецифическом инфекционном тендините применяют противобактериальные и общеукрепляющие средства. При асептическом тендините используют нестероидные противовоспалительные средства.
Местное лечение как при инфекционном, так и асептическом тендините (воспалении сухожилия) в начальной стадии заключается в иммобилизации больной конечности. После затихания острых проявлений заболевания можно назначать физиотерапевтические процедуры, прогревания, (микроволновую терапию, ультразвук, УВЧ, ультрафиолетовые лучи) и лечебную физкультуру.
Очень хороший эффект при лечении воспаления сухожилий (тендинита) дает курсовое применение лечебного противовоспалительного пластыря НАНОПЛАСТ форте. Мягкое тепло и лечебное воздействие магнитным полем снимают воспалительные явления и отеки, улучшают кровообращение в пораженной области, способствуют восстановлению поврежденных тканей.
Лечение, или как сделать, чтобы боли прошли
Независимо от того, каким образом вы будете осуществлять лечение, воспаленную область нужно оградить от тяжелых нагрузок.
- Если вы ходите в зал, клуб, фитнес-центр или занимаетесь спортом на улице, нужно на некоторое время прекратить упражняться. Если вы упорно не готовы оставить свое увлекательное занятие, полностью снимите нагрузку с больной части тела.
- Мягкие нагрузки (например, ходьба) разрешены, однако, сухожилию нужно предоставлять регулярный отдых.
- Используйте эластичный бинт: обмотайте его вокруг сустава, который находится рядом с воспаленным сухожилием.
Традиционные методы лечения
Если вышеперечисленные средства не помогли в течение недели, нужно срочно проконсультироваться у врача. На начальных этапах воспалительного процесса, он может посоветовать:
- Нестероидные противовоспалительные препараты.
- Физиотерапию.
- Ортопедию.
- Анальгетики.
Это стандартный комплекс, если воспаление только начало развиваться и еще не успело приобрести серьезные побочные эффекты.
Рассмотрим методы лечения более подробно:
- Медикаменты снимают воспаление связок. Они могут применяться во внутрь в качестве таблеток или наружно в качестве мазей или гелей. Обычно препараты в виде таблеток действуют быстрее, так как необходимые для выздоровления вещества растворяются в желудке, всасываются в кровь и циркулируют по организму, эффективно попадая в очаги воспаления. Да, по стоимости таблетки обычно дороже, чем мази, но результат от них приходит быстрее. Нередко советуют совмещать эти два способа и добавлять наружное лечение, тогда вы закроете проблему с обеих сторон.
- Ортопедия обязательна, если воспаление вызвано естественным строением организма: например, при разной длине ног для профилактики и лечения нужно носить уравнивающие стельки.
- Анальгетики допускаются к применению при сильных болях, однако, гораздо более эффективно предоставить воспаленному сухожилию отдых.
- Кортикостероидные препараты используются только в тяжелых стадиях развития воспалительного процесса. Осуществляются уколы препарата в очаг воспаления.
- Физиотерапия служит отличным дополнением к основному лечению.
- Антибиотики и оперативное вмешательство используются только в качестве крайней меры.
Все препараты прописываются непосредственно лечащим врачом.
Сколько лечится тендинит?
Первые результаты станут заметны через 2-3 дня, однако, полного выздоровления придется ждать 1-1,5 месяца. Лечение обязательно довести до конца и лишь потом можно постепенно восстанавливать нагрузки.
Нетрадиционные методы лечения
- Лечение холодом. Берете несколько кубиков льда и усиленно натираете больную область в течение 20 минут. Этот способ очень полезен в совмещении в медикаментозным лечением, потому что он расширяет сосуды, усиливает кровоток, а значит, противовоспалительные средства, которые циркулируют в организме после принятия таблеток, попадают в нужное место быстрее и в большем количестве.
- Куркума. Эта изумительная приправа содержит мощное противовоспалительное вещество (куркумин), так что употребление 0,5 ч. л. в день может здорово поспособствовать выздоровлению.
- Настойка из перегородок грецких орехов. Этот способ неплох, если у вас есть готовая настойка «про запас». Когда же воспаление обнаружилось неожиданно, готовить её слишком долго. Возьмите стакан перегородок от грецких орехов, залейте их 500 мл водки, настаивайте 18 дней. Слейте настойку в отдельную баночку. Потом можно хранить это средство на всякий случай. Оно отлично помогает для растираний не только при тендините, но и при разных видах растяжений и повреждений связок.

Симптомы тендинитов
Заподозрить тендинит можно по следующим симптомам:
- Локальным болезненным ощущениям, которые возникают при активных движениях. Такая особенность характера боли объясняется просто: когда мышца расслаблена, сухожилие также находится в свободном положении, если же мышца сокращается, натягивается и сухожилие, соответственно появляется боль. При некоторых разновидностях тендинита (например, при кальцифицирующем тендините плеча) болезненные ощущения бывают особенно сильно выраженными. Пассивные движения при тендинитах могут также быть дискомфортными, но не болезненными.
- Ограничению подвижности пораженной конечности. Возникает это ограничение чисто инстинктивно – больной боится причинить себе боль, поэтому старается лишний раз не двигать рукой, аккуратно ходить, если повреждено сухожилие ноги, и т.д.
- Образованию узелков под кожей в области воспаленного сухожилия. Эти узелки являются не чем иным, как разрастаниями рубцовой ткани. Появляются они при постоянной травматизации сухожилий и длительно текущем воспалительном процессе. Чтобы понять, что это действительно те самые узелки, стоит сделать активное движение конечностью, и комочки будут передвигаться вместе с сухожилием.
- Отечности мягких тканей. Присутствие этого симптома не обязательно, особенно если процесс имеет хронический характер.
Важно
При появлении описанных выше симптомов необходимо обращаться к травматологу или ортопеду.
Виды и причины тендинита коленного сустава
Недуг может иметь острую (гнойную или асептическую) и хроническую (оссифицирующую или фибриозную) фазу развития, в результате изменения структуры тканей часто происходит их полный разрыв.
Тендинит связки надколенника
Болезнь может возникать из-за:
- значительных нагрузок на сустав. Воздействие может иметь кратковременный или длительный характер. Чрезмерные нагрузки часто становятся причиной появления сложных травм, требующих немедленного оперативного вмешательства. Второе следствие – микротравмы, вызывающие воспалительные процессы;
- различных заболеваний организма. Чаще всего осложнения бывают во время заболевания некоторыми видами артрита, но встречаются осложнения и после вирусных или бактериальных инфекций. Недостаточный иммунитет также провоцирует возникновение недуга. Своевременное и грамотное лечение заболеваний значительно понижает риски возникновения тендинита;
- нарушения физического развития скелета человека. Плоскостопие, неправильная осанка, хромота, сколиоз и т. д. вызывают увеличенные нагрузки на сухожилия коленного сустава. Длительные перегрузки становятся причиной преждевременной утраты физиологических характеристик.
Травмы и высокие нагрузки на сустав как предпосылки к развитию тендинита
С учетом первопричины тендинит может быть инфекционным или неинфекционным. Перед назначением курса лечения лечащий врач должен поставить точный диагноз, от этого зависит методика и успешность лечения недуга.
Врач осматривает колено перед постановкой диагноза
Что должно настораживать
Чем раньше обнаружится заболевание и начнется его лечение, тем полнее восстановятся функциональные возможности коленного сустава. При возникновении каких признаков следует обращаться к врачу?
Непонятные беспричинные болевые ощущения в коленных суставах. В народе такую боль называют «погодной».
- Подвижность в суставах ограничивается, увеличение амплитуды вызывает боль. Во время ходьбы слышится поскрипывание.
Кожа на коленях стала красной и горячей, появилась опухоль. При прощупывании колена возникают неприятные или болевые ощущения.
Попытки резкого вставания со стула очень болезненны, тяжело ходить по лестницам, малейшие нагрузки сопровождаются приступами стреляющей боли.
Развитее недуга может быть постепенным, сначала боль появляется лишь после больших физических нагрузок. В дальнейшем уже незначительные нагрузки вызывают неприятные ощущения. Следующая фаза – иногда возникают боли и во время покоя, наличие нагрузок значения не имеет.
Дальнейшее развитие патологических изменений может стать причиной полного разрыва связок – последствия очень печальные, требуют, по большей части, хирургической операции. Диагноз должен ставиться не только по причине возникновения недуга, но и с учетом стадии ее развития
Эти факторы обязательно принимаются во внимание во время составления плана медицинских мероприятий
Не стоит доводить развитие тендинита до полного разрыва связок
Методы медицинской диагностики
Диагностические обследования позволяют точно установить диагноз, что является обязательным условием успешного лечения. Лабораторные исследования используются в случаях возникновения тендинита после вирусных или бактериальных инфекционных заболеваний.
Магниторезонансная и компьютерная томография назначается перед проведением хирургической операции. На основе полученных данных разрабатывается план оперативного вмешательства и методики достижения поставленных задач.
Диагностика тендинита
При помощи ультразвукового обследования появляется возможность увидеть патологические изменения не только сухожилий, но и близлежащих тканей.
УЗИ коленного сустава
Рентген применяются на последних стадиях развития болезни, снимки коленного сустава дают возможность определить наступившие патологии.
Тендинит, рентген
sustav.info
Тендиноз как вылечить | SpinaHelp.ru
Оглавление [Показать]– воспаление сухожилия. Чаще всего заболевание начинается с воспаления сухожильного влагалища (тендовагинит, тендосиновит) или сухожильной сумки (тендобурсит). Если воспалительный процесс распространяется на мышцы, прилегающие к сухожилию, то такие заболевания носят название миотендиниты. Чаще всего воспаление сухожилия затрагивает колено, пяточное сухожилие, бедро, плечо, локоть и основание большого пальца руки.
Данному заболеванию подвержены не только люди. Тендинит встречается у лошадей, несколько реже у крупного рогатого скота (как правило, у быков-производителей). Различают острые и хронические тендиниты. Острые формы бывают асептическими и гнойными, а хронические – фиброзными и оссифицирующими (развиваются в результате отложения солей в ткани). Также может иметь место паразитарное происхождение.
Симптомы
Общими симптомами тендинитов любой локализации являются:
- Боль в области пораженного сухожилия при активных движениях и пальпации. При этом пассивные движения остаются безболезненными.
- Кожа над зоной воспаления может покраснеть, и быть более теплой на ощупь, чем в других областях.
- При движении сухожилия, на расстоянии или через фонендоскоп, может быть слышен характерный хрустящий звук.
- Локальная припухлость при некоторых разновидностях заболевания.
Помимо общих симптомов, тендиниты различной локализации обладают специфическими признаками.
ДиагностикаДиагностика
тендинита включает осмотр, направленный на определение локализации боли при пальпации и при движении, а также
отека
в месте сухожилия. При этом важно дифференцировать тендиниты от других патологических процессов. Если при
артрите
боль носит постоянный характер как в покое, так и в активном состоянии, и разлита по всему суставу, то боль при тендините проявляется только при совершении определенных движений, и носит локальный характер. При артрите уменьшается объем как активных, так и пассивных движений, а при воспалении сухожилия – только активных. При артрите характерно наличие выпота в суставе и утолщение внутреннего слоя суставной сумки, а при тендините наблюдается асимметрия и связь отечности с конкретным сухожильным влагалищем.
При проведении лабораторных исследований никаких изменений не наблюдается, кроме тех случаев, когда заболевание связано с инфекцией или ревматоидным процессом.
Результаты рентгенографии показывают патологию только в случае образования кальцинатов (отложения солей кальция) на поздних стадиях болезни. Этот метод позволяет определить некоторые изменения в случае связи тендинита с артритом или бурситом (воспалением сумки сустава), обнаружить пяточные шпоры при тендинитах (и тендобурситах) су
spina-help.ru
лечение, признаки, последствия и диагностика
Истонченные сухожилия делают опорно-двигательный аппарат уязвимым. Тендиноз пяточной кости — особенно опасная разновидность такого недуга, поскольку провоцирует воспаление всей подошвенной поверхности и большеберцовой мышцы. Такая хроническая патология приводит к дистрофии тканей, ограничивает полноценную подвижность и существенно ухудшает качество жизни.
Люди, по роду профессиональной или повседневной деятельности, которые занятые в частых физических нагрузках, подвержены риску утраты свойств хрящевой ткани.Этиология и патогенез
При чрезмерных нагрузках сухожилия подвергаются постоянному микротравмированию. Тендиноз прежде всего проявляется дистрофическими поражениями мест их крепления к мышцам. Причиной неадекватных нагрузок часто становится профессиональная деятельность таких категорий людей:
- Спортсмены:
- легкоатлеты подвержены частым травмам колена и голеностопного сустава;
- теннисисты травмируют область плечевой кости, локтевого сустава и запястья;
- гольфисты перегружают связки подлопаточной мышцы и вращающей предплечье.
- Работники физического труда, то есть те, кто нагружает сухожилия крупных мышц голеностопного сустава, плеча, четырехглавой мышцы бедра:
- строители;
- шахтеры;
- грузчики.
- Люди, чья деятельность связана с длительным нахождением конечностей в нестандартном физиологическом положении, а также те, кто перегружает сухожилия мелких мышц кистей, пальцев, запястья:
- программисты;
- музыканты и художники;
- швеи.
Началом развития тендиноза становится защемление коллагеновых волокон хрящевыми. Постепенно связки обызвествляются и их замещает костная ткань. Питание и кровоснабжение ущемленного отростка нарушается, он истончается, становится хрупким, теряет эластичность и прочность. Развитие таких процессов провоцируют:
- хронические суставные заболевания;
- воспаление или инфекция;
- нарушения обменных процессов;
- врожденные патологии суставов.
Признаки и симптомы
Типичным проявлением тендиноза являются болевые ощущения в области пораженного сустава. Начальная стадия сопровождается умеренными болями механического происхождения, которые усиливаются только на пике физического напряжения и утихают в состоянии покоя. Лишь на поздних стадиях ощущение тянущего, тупого дискомфорта присутствует постоянно. Во время пальпации боль резко усиливается. Без лечения болезнь перетекает в хроническую стадию, на которой стремительно развивается тугоподвижность и ограничение физической активности. При тендинозе покраснения и отечность практически отсутствуют, поскольку воспаления нет или оно незначительное. Однако, если заболевание имеет инфекционную причину, эти признаки могут присутствовать и сопровождаться гиперемией.
Вернуться к оглавлениюОсобенностью тендиноза является затихание болевых ощущений в состоянии покоя, тогда как при нагрузке они интенсивны.
Виды патологии
Поражение локтевого сустава
Патология в сочленениях рук способна сковывать движения и приносить боль.Деструктивные изменения затрагивают разгибатели запястья, латеральный и медиальный надмыщелки плечевой кости. Боли, отдающие вверх, возникают в области локтя. Дискомфорт ощущается во внешней части плеча и в предплечье. Появляется слабость в кисти, трудно поднимать и удерживать предметы, отжимать белье, боль вызывает даже простое рукопожатие.
Вернуться к оглавлениюПлечевое сочленение
Тендиноз плечевого сустава поражает сухожилия надостной мышцы, отвечающей за отведение руки. Такой вид недуга встречается чаще всего. Опасность такой патологии в том, что она вовлекает в деструктивные изменения всю капсулу плеча, сопровождается сильными болями и образованием спаек, которые ограничивают активные и пассивные движения.
Вернуться к оглавлениюКогда поражено колено
Тендиноз колена поражает сухожилия четырехглавой мышцы и надколенника, но в дегенеративный процесс со временем может быть вовлечен весь коленный связочный аппарат. Боли возникают под коленной чашечкой во время ходьбы, бега, сгибания/разгибания ног. Поскольку часто эту патологию регистрируют у атлетов, она получила название «колено прыгуна».
Вернуться к оглавлениюЛучезапястный
Разрушениям подвергаются сухожилия разгибателей и мышц, вращающих плечо. Болит верхняя поверхность кисти, боль отдает в предплечье, усиливается при выворачивании ладони назад. Недуг чаще всего поражает большой и указательный пальцы правого запястья, а у левшей — сгибатели левой руки. Из-за механического защемления нервов и сосудов наблюдается «тоннельный синдром».
Вернуться к оглавлениюТазобедренный
Деструктивные процессы в области таза будут отдавать болью в живот, конечности.В зависимости от локализации поражения бывает тендиноз:
- Отводящих мышц. Поражает сухожилия средней, малой и грушевидной мышцы ягодиц, боли сосредоточены на внешней стороне бедра, в зоне головки большого вертела.
- Приводящей мышцы бедра. Болевой дискомфорт возникает при совершении вращательных движений бедрами.
- Подвздошно-поясничной мышцы, сухожилия которой крепятся к малому вертелу. Боли возникают при опоре на больную ногу и отдают вниз живота и внутреннюю поверхность бедра.
Голеностопный
Перенапряжение голени ведет к дегенеративным изменениям связок мышц, обеспечивающих супинацию стопы и укрепляющих свод подошвы. Упор на ногу сопровождается резкими болями, отдающими в пятку, подошва постоянно «заваливается», развивается плоскостопие. Тендиноз пятки поражает самый крепкий, но и самый травматичный узел крепления. Провокатором патологии голеностопа, кроме основных, является ношение неудобной обуви.
Вернуться к оглавлениюПоследствия
Важно вовремя принять меры по восстановлению, что позволит избежать рецидива или инвалидности.Ввиду скудной внешней симптоматики заболевания, важно вовремя начать лечение тендиноза и придерживаться рекомендаций, поскольку деструктивные внутренние процессы быстро разрушают сухожилия, формируют стойкие анкилозы, которые существенно ограничивают подвижность и могут стать причиной инвалидности. При правильном лечении и корректировке нагрузок, вероятность рецидивов снижается.
Вернуться к оглавлениюДиагностика
Диагноз выносят на основании жалоб пациента. Доктор осматривает и прощупывает сухожилия, проводит оценку степени болезненности во время пассивных и активных движений, а также выслушивает аускультативные шумы. Для уточнения уровня повреждения сухожилий, применяют рентген и МРТ. Выросты и окостеневшие напластования будут хорошо видны на снимках и укажут на оссифицирующий тендиноз. Для исключения или подтверждения инфекционной природы болей назначают биохимический анализ крови.
Вернуться к оглавлениюЭтапы лечения
Ограничение нагрузки
Для выздоровления потребуется ограничить нагрузки и обеспечить протекцию поражённых участков.Традиционно лечить сухожилия рекомендовано разгрузкой, а лучше обездвиживанием поврежденного органа. Если заболевание поразило места крепления, используют плотные гипсовые полосы-лонгеты, ортопедические бандажи. В случае травм длинных сухожилий голени, тазобедренного сустава или предплечья — эластичные бинты и тугие повязки. Срок иммобилизации назначается индивидуально, в среднем — на 2—3 недели.
Вернуться к оглавлениюМедикаментозное лечение
Такую терапию назначают в случае острых хронических болей. Для этих целей применяют нестероидные противовоспалительные препараты, обладающие обезболивающей способностью, в виде инъекций, таблеток, местных мазей и гелей. Если есть инфекции, назначают антибиотики или кортикостероиды. Но если боли связаны только с физическими нагрузками, а во время покоя они отсутствуют, то применять медикаменты нецелесообразно. Иммобилизация сустава и ограничение подвижности обеспечат адекватное обезболивание.
Вернуться к оглавлениюФизиотерапия
Процедуры показаны для стимуляции кровообращения и лимфотока, снятия болевых ощущений, усиления действия лечебных препаратов. Для этих целей применяют ударно-волновую и лазерную терапии, ультрафиолетовое облучение. Электрофорез с «Лидазой» назначают для усиления восстановительных процессов. Принятие грязевых и минеральных ванн ускоряет метаболизм и уменьшает период выздоровления.
Вернуться к оглавлениюМассажи и ЛФК
Лечебный массаж показан на любом этапе терапии. Сначала ограничиваются легкими и бережными манипуляциями: поверхностное растирание и поглаживание. При положительной динамике массажные движения будут более интенсивные. Для разработки поврежденных сухожилий и восстановления атрофированных мышц врач-ортопед подбирает специальный комплекс плавания и лечебной физкультуры. Следует строго соблюдать количество повторений и способ выполнения упражнений. Гимнастику лучше выполнять под присмотром опытного инструктора. Скорейшему выздоровлению способствует санаторно-курортная реабилитация.
Вернуться к оглавлениюХирургическое вмешательство
При тендинозе дистрофическое поражение сухожилий ведет к их отмиранию, именно места креплений связок являются наиболее уязвимыми. При патологических изменениях, развитии некроза тканей или анкилоза суставов, операции не избежать. Если после 6 месяцев консервативного лечения, пациента продолжают мучить хронические боли, это тоже является показанием к пластической аутотрансплантации поврежденного сухожилия. Для восстановления потребуется курс реабилитации от 3 до 6 месяцев.
Вернуться к оглавлениюПрофилактика
Рациональные нагрузки и диета помогут сохранить структуру соединительных тканей.Поскольку главной причиной тендиноза являются чрезмерные физические перегрузки, необходимо тщательно разогревать мышцы перед началом тренировок, избегать резких движений и поднятия тяжестей, использовать специальные защитные приспособления, предохраняющие растяжение. Сбалансированное питание должно содержать зеленые овощи и фрукты, нежирные сорта рыбы и мяса, мукополисахаридные и кисломолочные продукты. В ежедневный рацион следует включать желе и студни, куриные яйца и печень.
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в суставах… УЗНАТЬ >>
ЭТО действительно ВАЖНО! Эффективное и доступное средство от боли в суставах существует… узнать что за сердство >>
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
etosustav.ru
Тендиноз: симптомы, диагностика, лечение
Тендиноз – это симптомы дистрофического поражения в области сухожилий крупных мышц.
Тендиноз проявляется сильными болями и нарушением двигательной активности в пораженном суставе, боли выражены при движениях, в покое практически не ощущаются. Тендиноз опасен травмированием, то есть отрывом пораженных сухожилий от места крепления к кости.
Причины
Если нагрузки на мышцы и связки в условиях активных спортивных тренировок настолько сильны, что мышцы и сухожилия не успевают отдохнуть и восстановить микро-повреждения, вызванные нагрузками, то происходит их разрушение – формируется так называемая хроническая (усталостная) травма.
Самой частой из таких травм является тендиноз – прогрессирующая дистрофия, участки дегенерации в области сухожилий.
Самые частые причины тендиноза:
- микротравмы сухожилий,
- чрезмерная, усиленная двигательная нагрузка на сухожилия.
Результатом является образование участков некроза, жирового перерождения сухожилий и хрящей, отложение кальциевых солей. По мере прогрессирования процесса сухожилие окостеневает, теряет эластичность и приводит к дистрофии и воспалению.
Тендиноз – это свидетельство превышения нагрузок на данные мышцы, сильно тяжелые тренировки.
Виды
Чаще всего тендинозы бывают посттравматическими, или постнагрузочными, как у профессиональных спортсменов с их высокими нагрузками, так и у работников строек и заводов с тяжелым физическим трудом.
Однако отдельно выделяются тендинозы ревматического происхождения в результате подагры, артритов.
Симптомы тендиноза
К общим симптомам тендиноза относятся:
- боль при совершении движений, проходящая в покое,
- пассивные движения конечности практически безболезненны,
- прощупывание пораженного сухожилия неприятно, болезненно,
- оно уплотнено, видна краснота по поверхности, повышение температуры над пораженным участком,
- при движении слышно похрустывание или треск.
В зависимости от локализации существуют свои характерные особенности тендиноза.
Локоть теннисиста (эпикондиллит латеральный)
– поражение разгибателей запястья. При этом боли возникают в области локтя и отдают вверх, в плечо, по внешней его части и по предплечью. Может возникать слабость в кисти, трудность в поднимании чашек, при рукопожатии или при отжимании белья.
Рука гольфиста, бейсболиста (медиальный эпикондиллит)
– поражение разгибателей и мышц, вращающих предплечье. Проявляется болью во внутренней части локтя, боль при сгибании кисти вниз, надавливании на кисть.
Болезнь Кервена
– тендиноз сухожилий большого пальца руки, проявятся болями при разгибании и отведении большого пальца руки. Боль при прощупывании основания большого пальца, а также боли при соединении подушечки большого пальца с мизинцем.
Тендиноз надколенника (колено прыгуна)
– боли в области коленки, припухлость сухожилия, отек. При нелеченном тендинозе возможен отрыв надколенника.
Тендиноз квадрицепса
напоминает проблему с надколенником, но обычно возникает у более возрастных спортсменов.
Пост-тибиальный тендинит
с поражением большеберцовой мышцы дает боли в сухожилия, боли в пятке, в своде стопы. Может приводить к плоскостопию и пяточным шпорам. Боли усиливаются при беге и ношении тяжестей.
Диагностика
Основа диагностики тендиноза – это жалобы пациента и их связь с чрезмерными и длительными нагрузками, в основном у спортсменов.
Основу диагностики занимает осмотр и тщательное прощупывание сухожилия и мышц, проведение активных и пассивных движений с оценкой их болезненности и степени ограничения движений.
Дополняется осмотр проведением рентгена поврежденного сустава и сухожилия, также данные могут быть дополнены магнитно-резонансным сканированием.
Лечение тендиноза
Лечением тендиноза занимаются травматологи-ортопеды.
Назначается консервативная или оперативная терапия. В ранних стадиях показаны консервативные меры первичного и вторичного характера.
К первичным можно отнести:
- обеспечение полного покоя,
- холод и отдых сухожилию,
- наложение тугих или поддерживающих повязок и придание конечности возвышенного положения.
Вторичные меры консервативной терапии тендиноза включают применение:
- лечебной физкультуры и физиотерапии,
- инъекции препаратов,
- методы реабилитации,
- противовоспалительные препараты.
Все методы терапии на всех этапах назначаются врачом, применяются особые повязки и бандажи исходя из конкретной локализации повреждения и вида травмы. Иногда необходимо применение особого вида фиксирующих повязок.
Противовоспалительные гели и мази применяют в первые трое суток травмы, тогда они будут наиболее эффективны.
При далеко зашедших тендинозах применяют оперативное лечение – иссекают участки с измененными тканями, с последующими пластическими операциями по восстановлению сухожилия.
Прогнозы
Процесс реабилитации занимает до трех и более месяцев, используются методы растяжения и развития силы оперированного сухожилия.
Прогноз для жизни благоприятный, но возможны рецидивы.
www.diagnos.ru
Что такое тендиноз, и как лечить тендиноз сустава, сухожилия, костей или мышцы?
Болезненное ощущение в мышцах, костях и сухожилиях всегда считалось тревожным звонком. Это говорит о какой-то серьезной развивающейся болезни. Одной из таких считается тендиноз.

Что такое тендиноз?
Тендиноз представляет собой различные симптомы дистрофического поражения в области мышц сухожилий в месте, где они крепятся к костям.
Проявляется тендиноз нарушением движения в воспаленном суставе и выраженной болезненностью, особенно при движении, а в покое почти нет болей. Опасен тендиноз получением травмы, при которой мышца отрывается от кости.
Симптомы:
- болевой синдром проявляется только во время движения;
- боль не ощущается в покое;
- при прикосновении к пораженному суставу ощущается боль и дискомфорт;
- кожа в области больного сустава гиперемирована, сухожилие уплотненное;
- повышается температура тела;
- при выполнении движения слышен треск и хруст пораженного сустава.
Виды:
- Локоть теннисиста. Поражаются разгибательные сухожилия запястья. Проявляется заболевание болью в области локтя, отдающую в плечо и внешнюю часть предплечья. Может возникнуть слабость в кисти, затруднение при поднятии чашек, во время рукопожатия и при отжимании белья;
- Рука бейсболиста. Поражаются мышцы и разгибатели, которые принимают участие при вращении предплечья. Появляется болевое ощущение в середине локтя, при сгибании кисти вниз и надавливании на кисть;
- Болезнь Кервена. Это тендиноз сухожилий большого пальца. При разгибании и отведении большого пальца в сторону появляется боль. При прощупывании большого пальца появляется боль, а также при его соединении с мизинцем;
- Тендиноз надколенника. Еще патология имеет название колено прыгуна. Связки в этой области отвечают за разгибание ноги и держании ее в выпрямленном состоянии. В этой области сухожилия подвержены большой нагрузке. В большинство поражается нога, которая является толчковой. Но могут одновременно затрагиваться обе конечности.
Такое заболевание часто встречается у лыжников, бегунов и баскетболистов, еще у профессионалов велогонок и различных единоборств. Причиной развития патологии является нарушение режима тренировок, повышенные нагрузки и длительные тренировки.
Заболевание развивается в три этапа:
- На первом этапе фактически нет симптомов, за исключением резких и сильных движений;
- Появляется боль в области коленки, отек и припухлость в области сухожилия;
- Осложнением такого тендиноза считается отрыв надколенника.
Диагноз выставляется после предварительного осмотра, также после дополнительного обследования рентгена или МРТ. Лечение зависит от тяжести возникшей патологии и на первых двух этапах может помочь консервативное лечение.
Третий этап в основном является показателем для оперативного вмешательства:
- Тендиноз квадрицепса. Идентичный с проявлениями надколенника, но в большей степени возникает у спортсменов после 30 лет;
- Тендинит тибиальный. Поражается большеберцовая мышца и появляются боли в сухожилии, пятке и стопе. Может осложняться плоскостопием и развитием пяточных шпор. Болевые ощущения усиливаются во время бега и при поднятии тяжести;
- Тендиноз тазобедренного сустава. Этой патологии подвержены в основном спортсмены и люди после 40 лет.
В области таза есть три основных этапа тендиноза:
- Тендиноз длинной приводящей мышцы. Данная мышца прикрепляется к костям таза. Во время повреждения появляется сильная боль при отведении ноги в сторону. У больного движения становятся ограниченными;
- Повздошно – поясничный тендиноз. Его выявить гораздо сложнее. Пациенту тяжело опираться на ногу при ходьбе. Боль распространяется по всей длине ноги и отдает вниз живота;
- Тендиноз отводящих мышц. Боль локализуется в бедре с внешней стороны.
Лечение такого вида тендиноза проходит по обычной схеме, что и все остальные разновидности заболевания. Рекомендуется во время сна под больное бедро подкладывать подушку. Также выполнять гимнастику на растяжение мышц.
- Тендиноз плечевого сустава. Чаще всего поражается надостная мышца. При отсутствии лечения могут быть вовлечены в процесс воспаления остальные плечевые мышцы. Подвержены патологии спортсмены, люди, которые поднимают тяжелые предметы и при падении на вытянутую руку. В области предплечья появляется боль и пульсация.
При лечении необходимо, прежде всего, ограничить движение сустава. Также назначить противовоспалительные средства в уколах и гелях. При тяжелом течении добавляют прием антибиотиков и гормонов. Иногда патология может вылечиться только в процессе хирургического вмешательства.
Причины:
- при сильных и тяжелых тренировках мышцы не в состоянии восстановиться и отдохнуть, а микроскопические повреждения, которые образовываются в результате нагрузок, приводят к развитию хронической травмы;
- повышенная нагрузка на сухожилия;
- участки дегенерации в области сухожилий;
- отложение кальциевых солей;
- перерождение сухожилий и хрящей в жир;
- бактериальные инфекции;
- обувь на высоком каблуке;
- искривление осанки;
- аллергические реакции на медикаменты;
- снижение иммунитета;
- артрит.
Тендиноз может развиться в любом возрасте и в одинаковом соотношении, как у женщины, так и мужчины. Но в зону риска входят спортсмены и люди после 40 лет. В этот период связки становятся слабыми и наиболее подверженные травмам.
Диагностика
Устанавливается диагноз на основе сбора анамнеза у пациента, Эти жалобы связаны с повышенными нагрузками, в частности у спортсменов. Врач при осмотре прощупывает сухожилия и мышцы. Проводит тест на оценку болевых ощущений при движении и в состоянии покоя.
Также дополнительно специалист назначает пройти рентген или компьютерную томографию поврежденного участка сухожилия и мышцы.
Лечение
Занимаются лечение пациента травматологи.
Есть два основных метода лечения:

- консервативный;
- оперативный.
К консервативным методам лечения относят:
- постельный или палатный режим;
- исключить все нагрузки на сухожилие и мышцы. Нужно провести полнейшую иммобилизацию сустава. Это поможет облегчить состояние пациента и снять болевой порог;
- придать конечности возвышенное положение;
- наложение тугих повязок;
- введение противовоспалительных и обезболивающих средств. Пациенту назначаются нестероидные противовоспалительные средства. Они помогут уменьшить выработку модераторов воспаления, тем самым снизить воспалительный процесс и боль. Такие препараты назначаются в форме инъекций или в виде мазей. Нельзя принимать лекарства данной группы длительный период, чтобы избежать развития серьезных осложнений со стороны работы желудка и кишечника;
- при инфекционном тендинозе показано прием антибиотиков. Их может назначить только специалист, под контролем анализов и общего состояния пациента
- физпроцедуры;
- комплекс лечебной гимнастики;
- применение гелей и мазей для снятия отека, боли и воспаления на поврежденном участке;
- принятие минеральных ванн;
- грязевое лечение;
- реабилитация.
Лечение заболевание длительное и требующее терпения и внимания. Консервативная методика лечения может занять до полутора месяцев, после хирургического вмешательства курс восстановления более длительный.
Современные технологии включают в себя много возможностей при лечении разных форм тендиноза. Только выполнение всех советов и рекомендаций травматолога, а также соблюдение режима труда и отдыха смогут дать высокие результаты при лечении и профилактики болезни.
Оперативное вмешательство
В более запущенной форме тендиноза рекомендуется хирургическое вмешательство. В процессе операции проводят иссечение участков с измененными тканями. И в дальнейшем рекомендуется пластика и восстановление сухожилий.
Лечение народными средствами
Народные методы в совокупности с традиционной медициной могут дать высокий положительный результат при лечении тендиноза. При воспалении сухожилий рекомендуется пить настойку из грецких орехов.
Она готовится по следующей технологии:
- нужно взять стакан перегородок из зеленых орехов и залить их пол литрами медицинского спирта;
- далее поместить раствор в темное место на три недели;
- когда настойка из орехов готова, то принимать ее необходимо три раза в день по одной столовой ложке;
- перед началом лечения нужно проконсультироваться со специалистом.
Также поможет отвар из плодов черемухи. Нужно взять стакан сушеных плодов, три стакана сырых и залить все стаканом кипятка. Проварить все на водяной бане 20 минут. Принимать перед едой по 20 мл отвара.
Прогнозы
Реабилитация занимает длительный период и зависит от степени вмешательства. Курс реабилитационных мероприятий может занять от 3 месяцев до полугода.
Главной задачей является растяжение и развитие силы оперированного сухожилия. В основной прогноз всегда благоприятный, но в редких случаях может развиться рецидив.
Профилактика:
- перед началом выполнения физических упражнений, необходимо разогреть и размять мышцы;
- не рекомендуется длительное время подвергать одно место нагрузке;
- стараться избегать поднятия тяжестей;
- не выполнять резких движений;
- сбалансировано питаться;
- в рацион добавлять большое количество овощей и фруктов;
- полезно добавлять в пищу куркумин в виде приправы.
Итог
Самым главным симптомом тендиноза является болезненность во время выполнения движений с вовлечением пораженного сухожилия. Кроме этого, больной может не проявлять больше жалоб, но боль причиняет дискомфорт и не дает возможность жить полноценной жизнью.

Чтобы исключить другие патологии, пациенту назначают пройти полное обследование. По результатам, которых, можно с точностью поставить диагноз и назначить лечение.
Есть несколько серьезных осложнений тендиноза.
Это оссифицирующий тендиноз, что появляется при отложении солей в поврежденной соединительной ткани.
Также туннельный синдром, который возникает при патологии запястья, когда нервы сдавливаются сухожилиями.
Только своевременная диагностика и лечение поможет вернуть спортсмену полноценную жизнь и достижение высоких результатов.
Все тяжелые нагрузки во время тренировок чреваты развитием тендиноза, что может закончиться завершением карьеры спортсмена.
Необходимо правильно распределять не только физические нагрузки, но и длительность тренировок. Особенно необходимо придерживаться всех рекомендаций специалиста после прохождения лечения. Все методы реабилитации основаны на восстановлении работы связок и сухожилий.
Нужно два раза в год проходить санаторное лечение, где есть современные технологии по лечению и профилактике тандиноза. Необходимо чередовать тренировки с отдыхом, чтобы мышцы и сухожилия могли восстановиться и зажить микротрещины.
Это и является главной причиной развития тендиноза. Комплексный прием препаратов традиционной медицины и народных средств дает прекрасный и быстрый результат при лечении заболевания.
spinaspina.com
Тендиноз подошвенного апоневроза — Здоровье ног
Причины и локализация
Для воспаления подошвенного апоневроза факторами риска являются:
- избыточные жировые отложения;
- косолапие или вальгусная стопа;
- ношение неудобной обуви;
- длительное нахождение в положении стоя;
- активные виды спорта;
- гипертонус икроножной мышцы;
- средний и пожилой возраст.
В группу риска людей, чаще всего подвергающимся апоневрозу стопы входят люди зрелого возраста, профессиональные спортсмены и танцоры, продавцы, педагоги, работники промышленных предприятий.
Причину половой предрасположенности установить не удалось, однако заболевание стоп чаще бывает замечено у женщин, а ладонный апоневроз — у мужчин.
Апоневроз локализуется в голеностопе, паховой зоне, в области мышц пресса, пояснице, ладонях, черепе. Чаще всего наблюдается апоневроз мышц живота, ладоней и стоп.
Воспаление сухожилий происходит в результате длительного физического воздействия и последующего разрыва.
Большинство людей при возникновении первых симптомов не обращаются к помощи врача, уповая на то, что все пройдет само, тем самым, дают болезни прогрессировать до стадии, когда боль становится нестерпимой.
Во избежание серьезных последствий, следует вовремя обращаться к врачу.
Причины и факторы риска
Факторы риска подошвенного апоневроза не до конца изучены. Однако многие исследования указывают на физическую перегрузку в качестве основного фактора. Ограниченные данные из тематических исследований указывают на следующие факторы риска: ожирение, длительные занятия спортом, чрезмерная пронация стопы (внутреннее отклонение стопы), уменьшение спинного сгибания голеностопного сустава (изгиб лодыжки над задней частью ноги) и различие размеров нижних конечностей.
Из-за высокой заболеваемости среди бегунов, появление подошвенного фасцита также обусловлено систематическим микротравматизмом. Если учесть факторы риска для бегунов, то следует обратить внимание на чрезмерно долгий бег и его нестабильность, неподходящие кроссовки, используемые на твердых поверхностях, патологические формы ног и слабость сухожилий. Доказательства большинства факторов, однако, ограничены или полностью отсутствуют.
Подошвенный апоневроз возникает из-за растяжения связок, которые играют роль в поддержании свода стопы. Растяжения могут образоваться в результате:
- использования некомфортной обуви, обуви на высоком каблуке;
- избыточной массы тела;
- высокого свода стопы;
- бега и ходьбы на дальние дистанции;
- гипертонуса икроножной мышцы;
- занятий некоторыми видами спорта (аэробика, танцы).
В зону риска входят люди среднего и пожилого возраста, преподаватели в школах и ВУЗах, парикмахеры, продавцы, вынужденные по долгу службы проводить большую часть времени на ногах. У мужчин тендиноз (воспаление) подошвенного апоневроза встречается крайне редко.
Причины возникновения воспалительного процесса
Лигаментоз подошвенного апоневроза является осложнением после развития шпоры на пятке. Явление появляется у профессиональных спортсменов после травмирования связок, прогрессирующего остеоартроза, изнашивания организма, застарелого лигаментита.
Болезнь относится в ряду ортопедических недугов хронического характера. Лигаментит проявляется разрастанием хрящевой волокнистой ткани с последующим откладыванием кальциевых соединений. Результатом данного процесса является окостенение тканей с поражением связок колена.
Имеет симптом, выражающийся в виде сильного болевого спазма в пораженном участке. Вспомогательный признак – появление отечности в мягких тканях суставно-связочного аппарата.
Своевременное лечение предотвратит развитие межпозвоночной грыжи и артроза.
Тендиноз подошвенного апоневроза – процесс, при котором сухожилие деформируется в месте соединения с костью, наблюдается спазм. Тендиноз связок появляется по причине повышенной физической активности, приводящей к возникновению повреждений. Вследствие микроскоп
zdorovienog.xyz
чем лечить, признаки, профилактика и причины
Достаточно часто встречается такая патология, как тендиноз пяточной кости. Развитие недуга обусловлено дегенеративными изменениями в сухожильном аппарате стопы в результате длительных и чрезмерных нагрузок на нижнюю конечность, а также частых ее микротравм. Болезнь может поражать любые связки в теле человека, вызывая развитие характерных для этой области симптомов.

Причины тендиноза и группы риска
Развитию патологии сухожилия больше всего подвержены люди с постоянным монотонным трудом, у которых задействована в ежедневном движении одна группа мышц. Их сухожилия постоянно травмируются, что влечет за собой дегенеративно-дистрофические расстройства. Кроме этого, тендиноз развивается у работников, занятых тяжелым физическим трудом, деятельность которых сопряжена с огромными нагрузками на мышцы и сухожилия.
Часто встречается тендиноз связок предплечья. Он развивается под влиянием чрезмерной нагрузки на кисть в процессе работы.
 Болезнь провоцирует чрезмерная нагрузка на суставы.
Болезнь провоцирует чрезмерная нагрузка на суставы.Обнаруживается тендиноз у спортсменов, которые склонны к интенсивным и длительным тренировкам, а также у людей преклонного возраста, как результат естественных трофических расстройств. Иногда сухожилия поражаются в результате аутоиммунного процесса или отложения солей кальция в мягких тканях. Способствовать этому могут плоскостопие и реактивные артриты.
Вернуться к оглавлениюВиды тендиноза
Разновидности и проявления заболевания зависят от его локализации, а также от распространенности. Может поражаться только часть сухожилий, например, грушевидной мышцы или большого вертела в тазобедренном суставе. Но иногда тендиноз носит обширный характер, затрагивая все мышечные группы в области сочленения. Такое бывает при поражении голеностопного сустава, ведь сухожилия здесь находятся близко и тесно переплетены.
В зависимости от причин, вызвавших заболевание, поражение сухожилий может быть:
- посттравматическим;
- постнагрузочным;
- профессиональным;
- аутоиммунным.
Локализация
 Повреждение связок и сухожилья ограничивает подвижность руки.
Повреждение связок и сухожилья ограничивает подвижность руки.Заболевание может поражать такие образования верхних и нижних конечностей:
- Сухожилия локтевого сустава. Поражение развивается в связках, которые крепятся к плечевой кости. Часто встречается у теннисистов.
- Лучезапястное сочленение. Боль локализуется чаще в районе правого указательного пальца, в котором развивается поражение сухожилий поверхности пястной кости. Подвержены пианисты и люди, работающие на компьютере.
- Сустав плеча. Тендиноз плечевого сустава сопровождается дегенеративным заболеванием связок подлопаточной мышцы, которые крепятся в области акромиального отростка.
- Тазобедренное сочленение. Болезненность связана с поражением сухожилия надостной мышцы. Патология развивается у пожилых людей, и вызвана разрушением головки бедренной кости.
- Коленный сустав. Заболевание называется «коленом прыгуна» и развивается в результате дистрофии связок четырехглавой мышцы бедра.
- Сочленение костей голени со стопой. Тендиноз голеностопного сустава сопровождается поражением подошвенной поверхности стопы.
Признаки патологии
 В следствии воспалительного процесса появляется отечность.
В следствии воспалительного процесса появляется отечность.Поражение сухожилий имеет такие характерные симптомы, как:
- боли при активных движениях в пораженном суставе, которые ослабевают после отдыха;
- крепитация в сочленениях, причиной которой является оссифицирующий тендиноз;
- покраснение и отек кожного покрова в случае присоединения воспалительного процесса.
Как диагностируют?
Выявить тендиноз можно по присутствию характерных жалоб и анамнезу жизни больного. Чтобы подтвердить диагноз, пациенту проводят рентгенографию в области поражения. Таким способом обнаруживаются очаги кальцификации и дистрофические изменения костей сустава. Ультразвуковое исследование призвано обнаружить воспалительные изменения в мягких тканях. Более полную картину болезни можно получить после проведения магнитно-резонансной и компьютерной томографии.
Вернуться к оглавлениюКак и чем лечить тендиноз?
 Лечебная гимнастика – неотъемлемая часть реабилитации.
Лечебная гимнастика – неотъемлемая часть реабилитации.Терапия зависит от тяжести развития и от особенностей пораженной зоны. Она должна быть комплексной, а при хроническом и затяжном течении с развитием большого количества кальцификатов показано хирургическое удаление пострадавших сухожилий с имплантацией собственных или донорских тканей. После проведения необходимых терапевтических мер больному потребуется курс восстановительной терапии с помощью массажа, ЛФК и физиопроцедур.
Вернуться к оглавлениюОперация чаще проводится при заболевании сухожилий внутренней поверхности пяточной кости.
Медикаментозные средства
Лекарственные препараты способны лишь уменьшить боль и воспалительные проявления. Для этого используют нестероидные противовоспалительные средства и анальгетики. Больному показан курс поддерживающей терапии с применением хондропротекторов, витаминов и микроэлементов. В острый период конечность обязательно необходимо обездвижить с помощью наложения гипса или лонгеты.
Вернуться к оглавлениюХирургия болезни
 Хирургический способ лечения используют в случае неэффективности консервативной терапии.
Хирургический способ лечения используют в случае неэффективности консервативной терапии.Операция показана при значительных изменениях в сочленениях конечностей, проявляющимися в омертвлении тканей, а также в случае изнурительных болей и тугоподвижности с формированием анкилозов или сращений. Это может нарушать качество жизни пациента и поэтому требует вмешательства. Во время хирургического лечения тендиноза иссекают пораженные участки, удаляют рубцевания, а оставшиеся концы сухожилий соединяют между собой.
Вернуться к оглавлениюЛечебная гимнастика
Когда присутствует болевой синдром, нагрузка на пострадавший сустав полностью исключается и даже запрещается. После устранения острых проявлений больному показаны дозированные нагрузки только под контролем врача. Они помогут восстановить функциональную активность в суставе и улучшить трофику мышц и других мягких тканей вокруг очага поражения. Упражнения направляются на общее укрепление организма со щадящей нагрузкой конечности.
Вернуться к оглавлениюФизиотерапия
Лечение тендиноза проводят с помощью таких методик, как:
- электрофорез;
- ударно-волновая терапия;
- лазерное излучение;
- магнитотерапия;
- парафиновые и озокеритовые аппликации.
Народные рецепты
 Использование нетрадиционной медицины необходимо согласовать с доктором.
Использование нетрадиционной медицины необходимо согласовать с доктором.Для избавления от патологии сухожилий пяток используют клубни топинамбура, ветки сосны, скипидар и соль. Все это перемешивают и растворяют в ванне с водой, куда помещаются ноги. Процедуру нужно проводить каждый день, а курс терапии длится 10—20 дней. Вылечить болезнь сухожилий руки поможет мятная мазь. Для ее приготовления понадобится мята, алоэ и эвкалипт в равных пропорциях, которые смешивают между собой.
Вернуться к оглавлениюПризнаки тендиноза редко появляются на левой руке, ведь для человека чаще рабочей является правая конечность.
Профилактика и прогнозы
Предотвратить поражение связочного аппарата можно, если дозировать нагрузки на конечности, а также при появлении незначительных неприятных ощущений сразу же обращаться к врачу и лечить патологию. Наиболее сложным в терапии является тендиноз пятки, так как в этой части стопы сосредоточено большое количество сухожилий. При своевременном устранении провоцирующего фактора прогноз для жизни и трудовой деятельности благоприятный. Однако если патологический процесс спровоцировал необратимые изменения, то тендиноз вызывает инвалидизацию пациента.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
osteokeen.ru






 Незамедлительно следует подумать о массаже спины при:
Незамедлительно следует подумать о массаже спины при: Данный вид массажа спины показан не всем и имеет свои четкие показания и противопоказания. В зависимости от показаний назначают оптимальный курс процедур. Баночный массаж делают при:
Данный вид массажа спины показан не всем и имеет свои четкие показания и противопоказания. В зависимости от показаний назначают оптимальный курс процедур. Баночный массаж делают при:
 Шея, поясница, позвоночник — все области спины нуждаются в таком массаже. А в результате значительный эффект при болях в спине, остеохондрозе, головных болях. Для осуществления процедуры такого массажа понадобиться массажный стол или жесткая кровать, гель, крем, ароматические масла, теплые руки и комфортная температура воздуха.
Шея, поясница, позвоночник — все области спины нуждаются в таком массаже. А в результате значительный эффект при болях в спине, остеохондрозе, головных болях. Для осуществления процедуры такого массажа понадобиться массажный стол или жесткая кровать, гель, крем, ароматические масла, теплые руки и комфортная температура воздуха.




 Усвоив основные принципы проведения процедуры, можно осуществлять классический массаж в условиях дома. Правил не очень много и они не сложные. Но их нужно знать и о них нужно всегда помнить:
Усвоив основные принципы проведения процедуры, можно осуществлять классический массаж в условиях дома. Правил не очень много и они не сложные. Но их нужно знать и о них нужно всегда помнить: Все зависит от целей и задач, заболевания, плотности кожи пациента. Приблизительные ориентиры:
Все зависит от целей и задач, заболевания, плотности кожи пациента. Приблизительные ориентиры:





















 Не раскатывайте шею над позвоночником
Не раскатывайте шею над позвоночником Раскатывание шеи
Раскатывание шеи Раскатывание трапециевидной мышцы у стены
Раскатывание трапециевидной мышцы у стены Раскатывание плеча
Раскатывание плеча Раскатывание верхней части спины
Раскатывание верхней части спины Массаж широчайших мышц спины
Массаж широчайших мышц спины Массаж ягодичных мышц на ролике
Массаж ягодичных мышц на ролике Массаж ягодичных мышц на шарике
Массаж ягодичных мышц на шарике Массаж задней поверхности бедра на ролике
Массаж задней поверхности бедра на ролике Массаж задней поверхности бедра на грифе
Массаж задней поверхности бедра на грифе Массаж внешней стороны бедра
Массаж внешней стороны бедра Массаж передней стороны бедра
Массаж передней стороны бедра Массаж внутренней стороны бедра
Массаж внутренней стороны бедра Массаж икроножных мышц
Массаж икроножных мышц










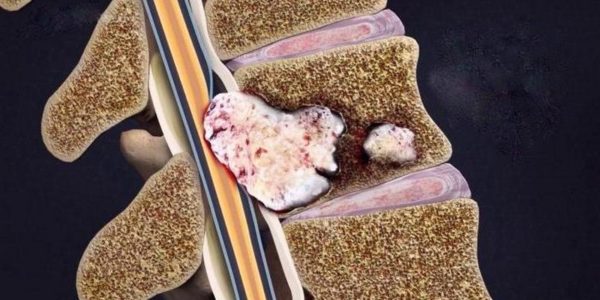

 Помимо классического массажа при болях в спине часто применяют баночный, который подходит как мужчинам, так и женщинам. Как проводится баночный массаж, в чем его польза, а также кому он показан и противопоказан, можно прочитать на нашем сайте.
Помимо классического массажа при болях в спине часто применяют баночный, который подходит как мужчинам, так и женщинам. Как проводится баночный массаж, в чем его польза, а также кому он показан и противопоказан, можно прочитать на нашем сайте.









 При первых проявлениях заболевания восстановительная терапия включает не только медикаментозную терапию и физиопроцедуры, но и в обязательном порядке лечебную физкультуру и кинезиотерапию (упражнения с использованием дозированных утяжелителей и медицинских тренажеров).
При первых проявлениях заболевания восстановительная терапия включает не только медикаментозную терапию и физиопроцедуры, но и в обязательном порядке лечебную физкультуру и кинезиотерапию (упражнения с использованием дозированных утяжелителей и медицинских тренажеров).






 Недостаточного пребывания на природе, на свежем воздухе и, как следствие, дефицита воздействия солнечных лучей. Известно, что 90% витамина D образуется в кожном покрове под влиянием солнечных лучей с длиной волны 290-310 нм. Всего двух часов прогулки на открытом воздухе с открытым лицом и руками ребенку достаточно, чтобы получить пятидневный запас этого витамина.
Недостаточного пребывания на природе, на свежем воздухе и, как следствие, дефицита воздействия солнечных лучей. Известно, что 90% витамина D образуется в кожном покрове под влиянием солнечных лучей с длиной волны 290-310 нм. Всего двух часов прогулки на открытом воздухе с открытым лицом и руками ребенку достаточно, чтобы получить пятидневный запас этого витамина. Пропадает аппетит. Ежедневная употребляемая порция грудного молока или смеси может снизиться в два раза. Младенец при этом плохо сосет, постоянно отвлекаясь.
Пропадает аппетит. Ежедневная употребляемая порция грудного молока или смеси может снизиться в два раза. Младенец при этом плохо сосет, постоянно отвлекаясь.






















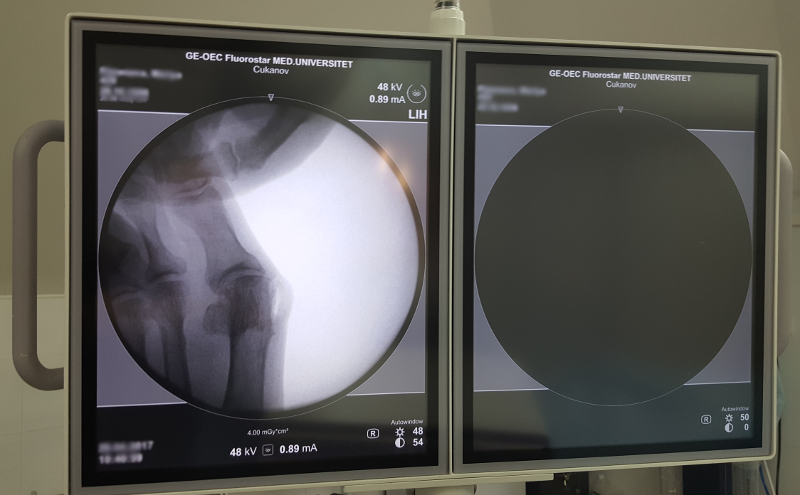
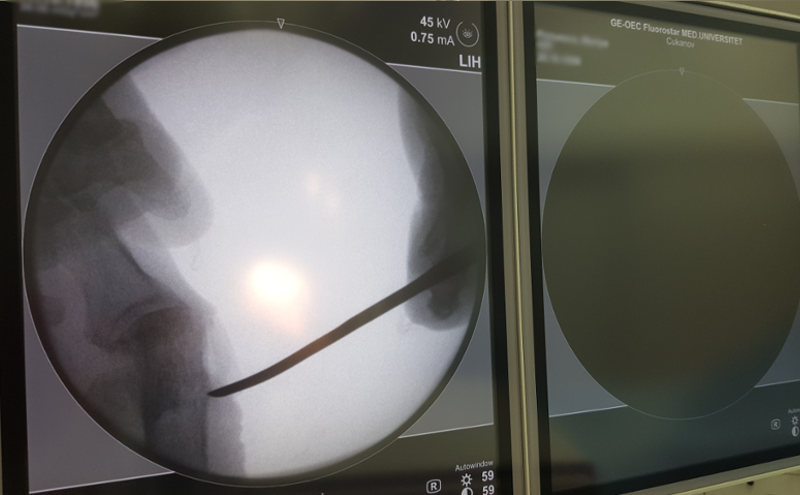

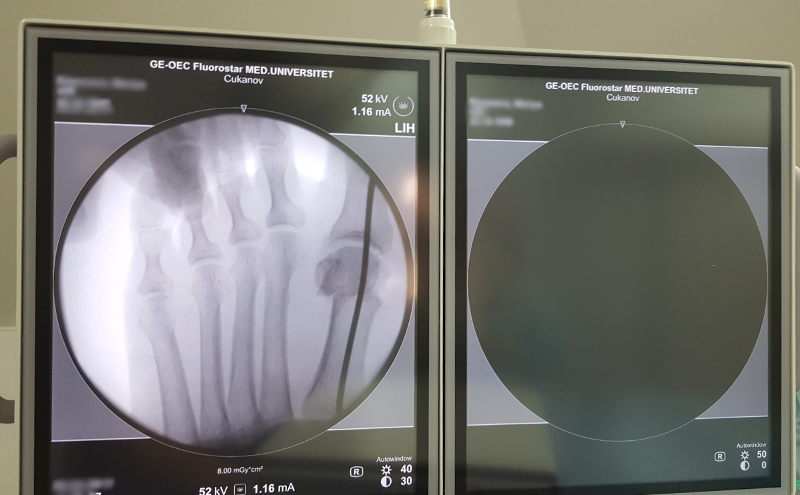




 Биохимический анализ крови;
Биохимический анализ крови; Лазерная операция при вальгусной деформации стопы – один из наиболее популярных методов избавления от данной патологии. Процедура проводится исключительно в специализированных центрах под тщательным контролем лечащего врача. Кроме того, она требует специального технического оборудования, которое в большинстве случаев есть только в частных центрах. Операция не требует никакого подготовительного периода, однако имеет противопоказания – проводить ее можно далеко не всем.
Лазерная операция при вальгусной деформации стопы – один из наиболее популярных методов избавления от данной патологии. Процедура проводится исключительно в специализированных центрах под тщательным контролем лечащего врача. Кроме того, она требует специального технического оборудования, которое в большинстве случаев есть только в частных центрах. Операция не требует никакого подготовительного периода, однако имеет противопоказания – проводить ее можно далеко не всем.

 Удаление косточки на большом пальце ноги
Удаление косточки на большом пальце ноги Мы решили разобраться с этой проблемой самостоятельно. Что же делать, если все рекомендации специалиста… Читать полностью
Мы решили разобраться с этой проблемой самостоятельно. Что же делать, если все рекомендации специалиста… Читать полностью
 Шишки на ногах у ребенка: возникновение и лечение
Шишки на ногах у ребенка: возникновение и лечение Исчезновение болей наблюдается на второй день после хирургического вмешательства.
Исчезновение болей наблюдается на второй день после хирургического вмешательства. Операция по хирургическому удалению появившейся косточки на большом пальце
Операция по хирургическому удалению появившейся косточки на большом пальце Оперативное вмешательство может быть открытое
Оперативное вмешательство может быть открытое Шишка на ноге возле большого пальца
Шишка на ноге возле большого пальца Операции по избавлению от вальгусной деформации первого пальца стопы проводят многочисленными способами
Операции по избавлению от вальгусной деформации первого пальца стопы проводят многочисленными способами Для стерилизации применяют йод, им обрабатывается вся поверхность стопы
Для стерилизации применяют йод, им обрабатывается вся поверхность стопы Удаление косточки на ноге лазером
Удаление косточки на ноге лазером Разрезается поверхность тканей, осуществляется остеотомия 1-й кости плюсны
Разрезается поверхность тканей, осуществляется остеотомия 1-й кости плюсны Маленький разрез не требует наложения швов, только стерильная повязка на несколько дней.
Маленький разрез не требует наложения швов, только стерильная повязка на несколько дней. Если проведение операции предполагается по государственной квоте, то она обойдется бесплатно
Если проведение операции предполагается по государственной квоте, то она обойдется бесплатно
 1
1 









 После дорогостоящей онкологии и сердечного недуга, по мнению ученых, синдром боли в области спины занимает третье место.
После дорогостоящей онкологии и сердечного недуга, по мнению ученых, синдром боли в области спины занимает третье место. Почти у 80 % пациентов, обращающихся к специалисту, выявляется заболевание пояснично-крестцового остеохондроза. На сегодня существует несколько теорий развития заболеваний, и каждой присущи свои причины появления остеохондроза. Специалисты по – разному объясняют причины болезни: нарушение обмена веществ, травма или генетическая предрасположенность. У людей, страдающих сосудистыми и гормональными нарушениями, замедляется питание межпозвоночных дисков.
Почти у 80 % пациентов, обращающихся к специалисту, выявляется заболевание пояснично-крестцового остеохондроза. На сегодня существует несколько теорий развития заболеваний, и каждой присущи свои причины появления остеохондроза. Специалисты по – разному объясняют причины болезни: нарушение обмена веществ, травма или генетическая предрасположенность. У людей, страдающих сосудистыми и гормональными нарушениями, замедляется питание межпозвоночных дисков. Как справиться с головной болью при шейном остеохондрозе? Толковые методы.
Как справиться с головной болью при шейном остеохондрозе? Толковые методы. Начальная стадия остеохондроза чаще всего проходит безболезненно, поэтому человек не обращается за медицинской помощью. Боль появляется при резком движении или физической нагрузке, временами человеку становится тяжело сидеть, поворачиваться, наклоняться.
Начальная стадия остеохондроза чаще всего проходит безболезненно, поэтому человек не обращается за медицинской помощью. Боль появляется при резком движении или физической нагрузке, временами человеку становится тяжело сидеть, поворачиваться, наклоняться. Остеохондроз лечится консервативным способом или оперативным, все будет зависеть от стадии заболевания. Этапы и вариант лечения назначаются врачом – неврологом. Специалист диагноз может предположить при визуальном осмотре, прощупывая позвоночную область и обнаруживая изменения в осанке человека.
Остеохондроз лечится консервативным способом или оперативным, все будет зависеть от стадии заболевания. Этапы и вариант лечения назначаются врачом – неврологом. Специалист диагноз может предположить при визуальном осмотре, прощупывая позвоночную область и обнаруживая изменения в осанке человека. Эффективны для лечения спины мази, обладающие противовоспалительным и обезболивающим эффектом.
Эффективны для лечения спины мази, обладающие противовоспалительным и обезболивающим эффектом. Исследователи утверждают, что человек, ведущий активный образ жизни, реже болеет остеохондрозом. Не грозит это заболевание спортсменам, у которых остеохондроз может быть лишь последствием травмы.
Исследователи утверждают, что человек, ведущий активный образ жизни, реже болеет остеохондрозом. Не грозит это заболевание спортсменам, у которых остеохондроз может быть лишь последствием травмы. Какие неприятные последствия существуют при дорзально диффузной протрузии дисков? Как предотвратить?
Какие неприятные последствия существуют при дорзально диффузной протрузии дисков? Как предотвратить? Снять болевой синдром у человека можно и с помощью народных средств.
Снять болевой синдром у человека можно и с помощью народных средств.


 Баня положительно влияет на весь организм в целом, но особенно полезно париться при артрите, артрозе и других заболеваниях суставов и позвоночника.
Баня положительно влияет на весь организм в целом, но особенно полезно париться при артрите, артрозе и других заболеваниях суставов и позвоночника.
 При наличии этих заболеваний усиление кровотока может спровоцировать тяжелое осложнение, повышение артериального давления, усиление воспалительного процесса. При ревматизме запрещены контрастные процедуры (обливание ледяной водой, купание в пруду после парилки). Это может вызвать обострение заболевания и ухудшение состояния больного.
При наличии этих заболеваний усиление кровотока может спровоцировать тяжелое осложнение, повышение артериального давления, усиление воспалительного процесса. При ревматизме запрещены контрастные процедуры (обливание ледяной водой, купание в пруду после парилки). Это может вызвать обострение заболевания и ухудшение состояния больного.
 Можно прогреть паром махровое полотенце и прикладывать его на больное место на 20 минут. Для усиления лечебного эффекта после двух раз коротких посещений парилки на пораженное место накладывается глина, ее нужно подержать 40 минут. Глиной можно и просто растирать больные суставы.
Можно прогреть паром махровое полотенце и прикладывать его на больное место на 20 минут. Для усиления лечебного эффекта после двух раз коротких посещений парилки на пораженное место накладывается глина, ее нужно подержать 40 минут. Глиной можно и просто растирать больные суставы.


 Как правило, парная способствует избавлению от болей в суставах и опорно-двигательном аппарате. Однако бывает так что после посещения парной человек наоборот начинает испытывать боли в суставах, ломоту или резкие боли при скручивании.
Как правило, парная способствует избавлению от болей в суставах и опорно-двигательном аппарате. Однако бывает так что после посещения парной человек наоборот начинает испытывать боли в суставах, ломоту или резкие боли при скручивании.












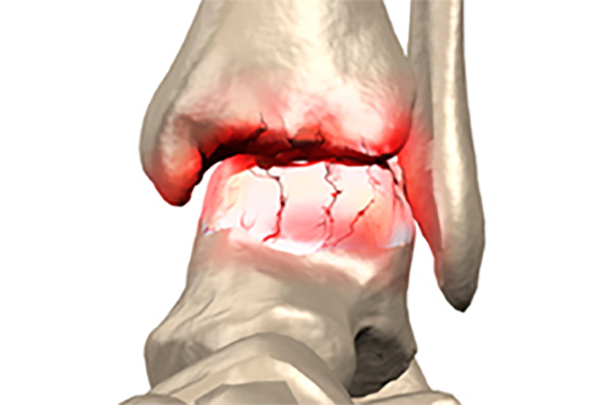








 Чтобы вылечить асцит, нужно обратиться к доктору и пройти диагностику. Терапией обычно занимается гастроэнтеролог, а также врачи, отвечающие за лечение заболевания, ставшего причиной этой патологии. Может потребоваться консультация терапевта, кардиолога и эндокринолога.
Чтобы вылечить асцит, нужно обратиться к доктору и пройти диагностику. Терапией обычно занимается гастроэнтеролог, а также врачи, отвечающие за лечение заболевания, ставшего причиной этой патологии. Может потребоваться консультация терапевта, кардиолога и эндокринолога. На начальной стадии вылечить патологию можно через нормализацию работы печени. Для этого используют противовоспалительные медикаменты. Также назначают диуретики для контроля выводимых солей натрия, а при гипертензии воротной вены прописывают вещества на основе альбумина, гепатопротекторы и плазму. Подбирать дозировку средств должен доктор, тяжелые формы асцита требуют госпитализации и постоянного наблюдения.
На начальной стадии вылечить патологию можно через нормализацию работы печени. Для этого используют противовоспалительные медикаменты. Также назначают диуретики для контроля выводимых солей натрия, а при гипертензии воротной вены прописывают вещества на основе альбумина, гепатопротекторы и плазму. Подбирать дозировку средств должен доктор, тяжелые формы асцита требуют госпитализации и постоянного наблюдения. Если консервативное лечение не помогает, пациенту назначают лапароцентоз – процедуру, которая устраняет из брюшины лишнюю жидкость. Это несложное вмешательство, при котором прокалывают стенку чуть ниже пупка и откачивают воду. Показана она пациентам с количеством жидкости больше 4 л.
Если консервативное лечение не помогает, пациенту назначают лапароцентоз – процедуру, которая устраняет из брюшины лишнюю жидкость. Это несложное вмешательство, при котором прокалывают стенку чуть ниже пупка и откачивают воду. Показана она пациентам с количеством жидкости больше 4 л. Процедура относится к хирургическим вмешательствам, показана пациентам, которым нужно вылечить последнюю стадию асцита. Шунт устанавливают в случае быстрого накопления воды в животе. Ее суть – увеличение объема крови, циркулирующей по организму, за счет постоянного поступления воды из брюшины.
Процедура относится к хирургическим вмешательствам, показана пациентам, которым нужно вылечить последнюю стадию асцита. Шунт устанавливают в случае быстрого накопления воды в животе. Ее суть – увеличение объема крови, циркулирующей по организму, за счет постоянного поступления воды из брюшины. Избавить пациента от асцита невозможно без диеты. Соблюдать ее нужно строго, иначе вода не перестанет накапливаться в брюшной полости. Следующие правила помогают излечиться от водянки:
Избавить пациента от асцита невозможно без диеты. Соблюдать ее нужно строго, иначе вода не перестанет накапливаться в брюшной полости. Следующие правила помогают излечиться от водянки:
 Водянка – это опасная, но не смертельная патология. На продолжительность жизни при асците влияет множество факторов:
Водянка – это опасная, но не смертельная патология. На продолжительность жизни при асците влияет множество факторов:

 Асцитом называют паталогическое скопление воды в брюшине человека. Очень часто это заболевание сопровождает злокачественные опухоли в различных тканях и органах:
Асцитом называют паталогическое скопление воды в брюшине человека. Очень часто это заболевание сопровождает злокачественные опухоли в различных тканях и органах:
 При асците, который сопровождает онкологические заболевания, сердечную недостаточность и ряд других недугов, многие больные жалуются на такие симптомы:
При асците, который сопровождает онкологические заболевания, сердечную недостаточность и ряд других недугов, многие больные жалуются на такие симптомы: Люди, имеющие различные онкологические заболевания, всегда находятся под пристальным врачебным наблюдением. Учитывая все жалобы и симптомы пациента, врач может определить варианты развития болезни.
Люди, имеющие различные онкологические заболевания, всегда находятся под пристальным врачебным наблюдением. Учитывая все жалобы и симптомы пациента, врач может определить варианты развития болезни. Исходя из количества имеющейся в полости жидкости, выделяют 3 стадии заболевания:
Исходя из количества имеющейся в полости жидкости, выделяют 3 стадии заболевания: При начальной стадии асцита используется консервативная терапия. Она заключается в нормализации работы печени. При наличии паренхимы печени воспалительного характера, назначаются лекарства, снимающие воспаление.
При начальной стадии асцита используется консервативная терапия. Она заключается в нормализации работы печени. При наличии паренхимы печени воспалительного характера, назначаются лекарства, снимающие воспаление. В случае безрезультативности проводимого консервативного лечения, больному назначают процедуру лапароцентоза, которая состоит в удалении жидкости из брюшины путем прокола ее стенки и использования специального аппарата для отсоса воды. Данная процедура проводится под местной анестезией.
В случае безрезультативности проводимого консервативного лечения, больному назначают процедуру лапароцентоза, которая состоит в удалении жидкости из брюшины путем прокола ее стенки и использования специального аппарата для отсоса воды. Данная процедура проводится под местной анестезией. В случае рецидива асцита, пациенту показано оперативное вмешательство.
В случае рецидива асцита, пациенту показано оперативное вмешательство. Основное лечение ранних стадий асцита заключается в соблюдении специальной диеты, которая создает отрицательный баланс натрия у пациента. Для этого максимально ограничивается прием воды и соли.
Основное лечение ранних стадий асцита заключается в соблюдении специальной диеты, которая создает отрицательный баланс натрия у пациента. Для этого максимально ограничивается прием воды и соли. Основу рациона должны составлять:
Основу рациона должны составлять:






 Когда ставится диагноз асцит, лечение выбирается с учетом основного заболевания, которое спровоцировало развитие водянки живота. Терапия носит комплексный характер. Больному прописывается медикаментозная терапия, назначается диета. Для устранения большого количества скопившегося ультрафильтрата используются хирургические методики. Сегодня они носят щадящий характер, прокол брюшной стенки и дренаж жидкости осуществляется под местным наркозом в стационарных условиях, поэтому восстановление происходит очень быстро.
Когда ставится диагноз асцит, лечение выбирается с учетом основного заболевания, которое спровоцировало развитие водянки живота. Терапия носит комплексный характер. Больному прописывается медикаментозная терапия, назначается диета. Для устранения большого количества скопившегося ультрафильтрата используются хирургические методики. Сегодня они носят щадящий характер, прокол брюшной стенки и дренаж жидкости осуществляется под местным наркозом в стационарных условиях, поэтому восстановление происходит очень быстро. Консервативное лечение водянки живота эффективно тогда, когда диагностировано заболевание небольшой и умеренной выраженности. Когда еще нет постоянной ярко выраженной боли, трудностей с дыханием, расстройств пищеварения, и признаков дисбаланса лимфатической системы, можно попытаться вылечить асцит при помощи мочегонных препаратов. В 65% случаях они эффективны.
Консервативное лечение водянки живота эффективно тогда, когда диагностировано заболевание небольшой и умеренной выраженности. Когда еще нет постоянной ярко выраженной боли, трудностей с дыханием, расстройств пищеварения, и признаков дисбаланса лимфатической системы, можно попытаться вылечить асцит при помощи мочегонных препаратов. В 65% случаях они эффективны. Цирроз печени практически всегда сопровождается описываемым осложнением, поэтому, чтобы убрать асцит при разрушительных процессах, нужно следовать следующей схеме:
Цирроз печени практически всегда сопровождается описываемым осложнением, поэтому, чтобы убрать асцит при разрушительных процессах, нужно следовать следующей схеме: Решая вопрос о том, как избавиться от асцита, иногда встает необходимость удалить жидкость при помощи прокола стенки брюшной полости. Такая операция в медицине называется парацентез. Она назначается не всегда. Прокол противопоказан тогда, когда жидкости в животе очень мало (до 1,5 л). В этом случае жидкость можно попытаться устранить мочегонными средствами. Парацентез невозможен тогда, когда у пациента стенка брюшины толще, чем игла, при помощи которой выполняется прокол стенки живота. Нельзя использовать описываемый метод лечения и тогда, когда консистенция жидкости очень густая.
Решая вопрос о том, как избавиться от асцита, иногда встает необходимость удалить жидкость при помощи прокола стенки брюшной полости. Такая операция в медицине называется парацентез. Она назначается не всегда. Прокол противопоказан тогда, когда жидкости в животе очень мало (до 1,5 л). В этом случае жидкость можно попытаться устранить мочегонными средствами. Парацентез невозможен тогда, когда у пациента стенка брюшины толще, чем игла, при помощи которой выполняется прокол стенки живота. Нельзя использовать описываемый метод лечения и тогда, когда консистенция жидкости очень густая. Прокол брюшины проводится в стационарных условиях на пустой мочевой пузырь. Если больной хорошо себя чувствует, операцию проведут в положении сидя, тяжелым больным парацентез проводится в положении, лежа на боку. Прокол производится после проведения местной анестезии, под контролем УЗИ, брюшная полость прокалывается троакаром. Он похож на очень тонкую трубку, которая имеет один острый конец. Прокол осуществляется ровно посередине между лобком и пупком пациента. После прокола в трубку вставляется катетер, через него наружу выпускается жидкость. Спускается она очень медленно, по литру за час. Это делается для того чтобы давление внутри живота не упало резко. Если это произойдет, случится коллапс сосудов.
Прокол брюшины проводится в стационарных условиях на пустой мочевой пузырь. Если больной хорошо себя чувствует, операцию проведут в положении сидя, тяжелым больным парацентез проводится в положении, лежа на боку. Прокол производится после проведения местной анестезии, под контролем УЗИ, брюшная полость прокалывается троакаром. Он похож на очень тонкую трубку, которая имеет один острый конец. Прокол осуществляется ровно посередине между лобком и пупком пациента. После прокола в трубку вставляется катетер, через него наружу выпускается жидкость. Спускается она очень медленно, по литру за час. Это делается для того чтобы давление внутри живота не упало резко. Если это произойдет, случится коллапс сосудов. Тест на асцит — движение жидкости при изменении положения больного.
Тест на асцит — движение жидкости при изменении положения больного. Предпочтительное место для проведения парацентеза — левый квадрант низа живота. Область по средней линии не считается безопасным из-за эпигастральной артерии в этом регионе.
Предпочтительное место для проведения парацентеза — левый квадрант низа живота. Область по средней линии не считается безопасным из-за эпигастральной артерии в этом регионе.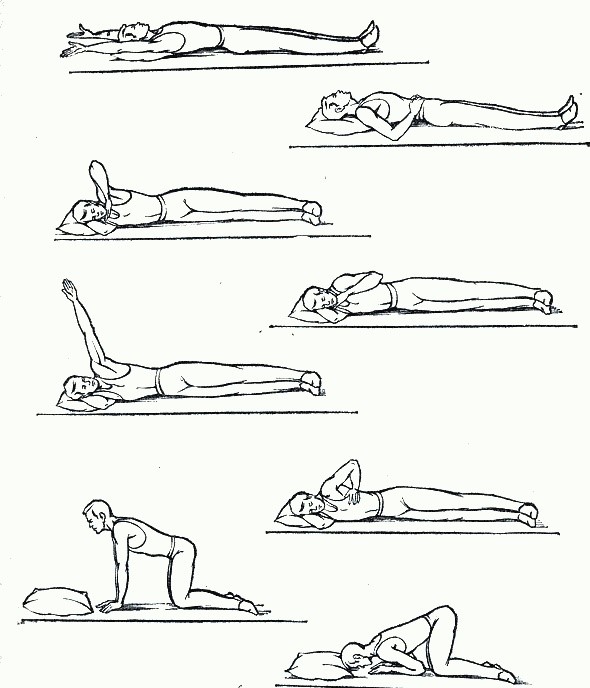 , диафрагмой массаж внутренних органов, снижая застой крови и лимфы в брюшной полости.
, диафрагмой массаж внутренних органов, снижая застой крови и лимфы в брюшной полости.