Опухли ноги и болят: Опухли ноги и болят. Что делать?
Опухли ноги и болят. Что делать?

 Наталия Миновская
Наталия Миновская
03 августа 2019 в 10:00
Здравствуйте Уважаемые читатели!
Активная жизнь человека немыслима без слаженной работы его опорно-двигательной системы. Практически все виды вынужденных или полезных нагрузок задействуют наши стопы и суставы. Еще древние метко подметили: «Я здоров, когда не чувствую своего тела». Но именно проблемы с ногами приносят нам наиболее выраженное ощущение беспомощности и бессилия всего организма.
Почти 40 процентов людей сталкиваются в жизни с синдромом опухших стоп. Это явление рассматривается в медицине не только как локальное заболевание. Феномен его кроется в чрезмерной чуткости сигнального аппарата нервной системы. Наш организм реагирует болевыми рефлексами на многие очевидные внешние опасности для здоровья. Но он умеет настойчиво заявлять и о своих скрытых внутренних неполадках.


К таким способам тревожной индикации организма относятся и отечные проявления в голеностопе и ступне.
Что ожидать при отеке ног?
Симптомы при этом могут различаться. Обычно неприятный отек сопровождается поверхностным онемением конечности. И, как правило, прикосновение к коже на вздутии вызывает покалывающую щекотливость. Однако не исключена и сопровождающая отек ноющая или местная боль, пугающее покраснение или посинение.
Итак, если опухли ноги и болят, что делать?
Прежде всего, разобраться в причинах, вызывающих серьезную опухлость стоп. А ими могут быть:
- нарушение капиллярного кровоснабжения нижних конечностей. Предпосылки к закупорке сосудов, или дистрофии их внутренних клапанов;
- тромбоз и сужение просветов в венах ног;
- аномалии в работе сердца – аритмия, признаки ишемической проблематики;
- различные сердечные дисфункции, кардиомиопатия
- проблемы с почками, вплоть до почечной недостаточности
- нарушение нормального функционирования печени, развитие цирроза, хронический гепатит
- внешние физиологические осложнения при беременности;
- побочные эффекты при употреблении некоторых лекарств;
- нарушение обмена веществ, связанных с неправильным питанием;
- пассивный образ жизни, сопровождаемый ожирением;
- последствия различного рода травм;
- невротические расстройства;
- метаболические суставные заболевания, подагра.
Понятно, что точную, или, по крайней мере, адекватную диагностику способен произвести лишь специалист-медик.
Вернем ногам здоровье
Как видим, опухшие ступни могут говорить о проблемах в организме, о которых мы, порой, даже не подозреваем. Поэтому подход к лечению должен быть, прежде всего, профессиональным. А уже по совету врача пробуйте влиять на ускорение своего выздоровления.


Например, с разрешения доктора можно заняться стимулирующей гимнастикой в домашних условиях. Это поспособствует заодно и моральному настрою на позитивную решимость справиться с напастью.
Вот несколько упражнений, призванных осторожно «расшевелить» отек и, проработав кровообращение, устранить онемение в опухшей конечности. Выполнять их нужно понемногу, плавно, не доводя до болевых ощущений:
- в положении сидя поставьте ноги на пятки. Поочередно поднимайте носки как можно выше, не отрывая пяток от пола
- лежа поднимите ноги так, чтобы они вертикально опирались на стену по всей длине. Лучше всего для этого лечь вдоль стены и осторожно поднять ноги. Затем поверните таз так, чтобы добиться необходимой опоры. В таком положении стоит продержаться минут 5-10, чтобы произошел отток крови от ступней
- лежа горизонтально медленно сжимайте и разжимайте пальцы ног
- расположившись на стуле, поставьте ступни ровно, без опоры на них. Легко перекатывайте ступни с носков на пятки, упираясь руками на сиденье стула;
- поставив одну ногу на пятку в положении сидя, медленно поворачивайте стопу круговыми движениями. Проделывайте это поочередно каждой ногой.
Скорейшему снятию отека поможет отказ от алкоголя, острой и соленой пищи. Потребуется обратить внимание на качество потребляемых жиров. Нужно избегать и других факторов, способствующих накоплению «плохого холестерина». В первую очередь забыть про курение.
Как не допустить отечности ног?
Бывает, что с возрастом появляется расположенность к реактивным отекам ног. Тогда мы уже способны предположить, что можно ожидать после длительного перелета или чрезмерной спортивной нагрузки. А то и просто проведя весь день на ногах. В таких ситуациях полезно подумать о заблаговременной профилактике. Или мерах, по возможности упреждающих болезненные проявления отека.


Здесь можно пофантазировать, опираясь на собственную физиологию, привычки и опыт. Вот несколько общепризнанных рекомендаций для поддержания здорового тонуса ног. Эти советы неплохо взять за основу при выстраивании комплекса индивидуального ухода:
- отпаривающие термальные ванны. Для них могут применяются отвары некоторых лекарственных растений. Свойством эффективно воздействовать на состояние суставов обладают, к примеру, цветки ромашки, листья череды. Тонизирующим и расширяющим сосуды действием обладают эфирные масла эвкалипта, ментола, камфоры, мяты;
- контрастные ванночки с чередованием согревающих процедур с охлаждающими. При этом разница температур должна увеличиваться постепенно;
- легкий и бережный самостоятельный массаж. Следует пускать в ход только поглаживание, легкое похлопывание и деликатное растирание. Щипковые приемы, вибрации, нажимы и ударения лучше использовать, посоветовавшись с профессиональным массажистом;
- витаминная подпитка организма. Можно применять соответствующие сбалансированные комплексы. Но надежнее извлекать пользу от приема в пищу продуктов, содержащих витамины групп В и С. Например, моркови, кольраби, лука, цитрусовых;
- активная ходьба в спортивной удобной обуви. Не помешают умеренные пробежки, длительные прогулки на природе, катание на велосипеде.
Правильная аптека, разумеется, тоже способна встать на защиту ваших ног. Она и существует для того, чтобы помогать справляться с неприятными симптомами самостоятельно.
Однако при использовании любых средств, приобретаемых в аптеках, всегда первым делом знакомьтесь с перечнем противопоказаний.
Отличным вариантом ухода за проблемными ногами, а также незаменимой профилактикой послужат средства наружного активного воздействия. Например, гидрогелевые патчи от рекомендуемого профессионалами производителя Mirra:
http://mirra.ru.com/cosmetics-for-everyday/mirra-body-liniya-uhoda-za-telom/uhod-za-telom/gidrogelevye-patchi-dlya-nog-Venolite.html?tracking=5c641d96389d1
Еще раз пожелаю всем быть всегда здоровыми телом и душой. Отзывайтесь и следите за новыми постами.
С Уважением автор блога Наталия Миновская
Отечность ног – несамостоятельное заболевание. Она возникает в результате течения других патологий. Отекают ноги и другие части тела в случае нарушений работы сердечно-сосудистой, нервной, мочевыводящей систем, заболеваний суставов, гормональных сбоев и т.д. Для постановки диагноза необходимо пройти обширное обследование.
Что представляет собой отек
Отек – скопление жидкости в подкожно-жировой клетчатке и мышцах. Клетки и межклеточное пространство тканей переполняются жидкостью. Чаще всего опухают именно ноги – это связано с действием гравитации. В утренние часы после длительного нахождения в горизонтальном положении отечность может встречаться на других участках тела, в том числе на лице.

Причины отеков ног могут быть различны. В любом случае они свидетельствуют о сбое процессов обмена жидкости и изменении нагрузки на межклеточное пространство.
Иногда ноги отекают без патологической причины. Это может быть признаком процесса приспособления организма к новым условиям – изменению климата, повышению физических нагрузок и т.д.
В чем его опасность
По большей части опасность для здоровья представляют не сами отеки, а первичное заболевание. Длительное игнорирование симптомов последнего чревато усугублением состояния организма. Особенно опасно отсутствие лечения заболеваний сердечно-сосудистой системы – это может привести к острым состояниям и даже летальному исходу.
Продолжительная опухоль способна спровоцировать мышечные судороги, изменение цвета кожных покровов, появление трофических язв, тромбоз вен.
Классификация
Отечность ног различается по причине ее происхождения и интенсивности проявления. Разновидности патологии:
| Вид отёка | Описание |
|---|---|
| Застойный | Следствие повышения проницаемости сосудов и давления в капиллярах. Частый симптом варикоза, тромбофлебита. Нарушение кровотока в сосудах приводит к застойным процессам, проникновению жидкости из вен в ткани, сгущению крови. |
| Варикозные | Периодически проявляются на первых стадиях заболевания. Хорошо поддаются консервативному лечению. |
| Молочные | Возникают при закупорке сосудов и вен. Кожа в местах отеков становится молочно-белесого цвета. Может присутствовать болевой синдром. Пораженная конечность на ощупь становится горячей. |
| Синие | Более тяжелая стадия молочных отеков. Кожа в местах скопления жидкости становится синеватой, плотной, холодной. Появляются гнойники, трофические язвы. Отек может быть неравномерным и присутствовать только в местах закупорки вен. Обычно встречается только на одной из ног. |
| Гидремические | Результат заболевания почек. Жидкость проникает в ткани ног при низкой фильтрационной способности канальцев данных органов. |
| Кахексические | Симптом анемии, злокачественных опухолей, алиментарной недостаточности, недостатка белка. |
| Механические | Локализуются вблизи травм, наиболее явно заметны в первые дни после получения раны. Такие отеки ног появляются при растяжении связок, ушибах, переломах. Способны развиваться при сдавливании кровеносных сосудов растущей опухолью. |
| Нейропатические | Присутствуют при алкоголизме и сахарном диабете. Могут быть следствием гормонального дисбаланса. |
| Аллергические | Быстро развиваются и так же стремительно исчезают после устранения аллергена. В местах отечности кожа краснеет. |
Тип патологии можно определить только после проведения диагностики. Отдельные виды отеков ног хорошо определяются путем пальпации и визуального осмотра еще на первичном приеме.
Признаки сильной отечности
Легкая степень опухоли часто остается без внимания пациента. При дальнейшем развитии основного заболевания тяжесть симптома увеличивается. Признаки того что очень сильно отекают ноги:
- Углубления, остающиеся более нескольких секунд после надавливания пальцем на отек.
- Боль и тяжесть в нижних конечностях.
- Отек одной или обеих ног возле косточки, в области голени или стопы.
- Поражение поверхности кожи – трещины, эрозии, раны, трофические язвы, дерматит.
Начальные стадии отеков могут проявляться незначительным дискомфортом в областях скопления жидкости и усталостью конечностей в конце дня. Такое состояние часто называется пастозностью ног. Сама отечность может быть заметна только в вечернее время.

Отекают ноги – патологические причины
Выделено несколько групп заболеваний, при течении которых отекают ноги. Присутствие последнего не гарантирует наличие той или иной патологии, поэтому для выяснения основного диагноза следует посетить специалиста.
Болезни сердца
Наиболее всего данный симптом распространен при сердечной недостаточности. Признаки таких опухолей:
- отекают обе голени;
- присутствие болевого синдрома только при надавливании;
- кожные покровы пораженных областей холодные, приобретают синеватый оттенок;
- образование опухоли в вечернее или утреннее время суток;
- ноги отекают внизу;
- частое ощущение того что конечности мерзнут и/или немеют;
- при принятии горизонтального положения отекают другие участки тела.
Сама сердечная недостаточность проявляется аритмией, одышкой, болью в груди. Симптомы усиливаются при физических нагрузках.
Патологии вен
К болезням вен относят тромбоз, тромбофлебит, варикоз. При последнем ноги отекают и болят – интенсивность симптомов усиливается с течением времени. При тяжелых формах варикоза вены заметны невооруженным глазом, кожные покровы становятся коричневатыми, появляются трофические язвы, кровоподтеки.

При тромбозах и тромбофлебитах кожа в местах закупорки вен краснеет, становится горячей. Сами отеки на ощупь плотные. Пациенты часто жалуются на жар в стопах.
Ревматизм
Ревматизм — воспаление суставов или отделов сердца. Опухание при его течении характеризуются следующим образом:
- симметричный отек нижних конечностей;
- увеличение объема скапливающейся жидкости к вечеру;
- минимальное присутствие или полное исчезновение отека утром;
- болезненность при надавливании.
К симптомам самого ревматизма относят боли в области суставов или сердца, одышка, лихорадка, нестабильность ЧСС. Первые признаки болезни часто схожи с усталостью, поэтому часто игнорируются пациентом.

Низкая функциональность щитовидной железы
Недостаток гормонов щитовидной железы проявляется множеством симптомов, в том числе отеками. Это не вызывает болевых ощущений. Кожа в местах отечности шелушится, грубеет, выглядит увядающей.
Почечные заболевания
При болезнях почек у пациентов появляются круги под глазами, боль в пояснице, изменяется суточное количество мочи, ее цвет и запах. Больные отмечают, что у них опухают ноги внизу. Отеки при этом обладают следующими характеристиками:
- симметричность расположения;
- максимальное проявление в утренние часы;
- мягкая консистенция;
- отсутствие болей;
- резкое увеличение объема скапливаемой жидкости при обильном питье – встречается при почечной недостаточности.
При патологии почек отекает голеностопный сустав. Первый признак появления симптома – длительное сохранение следов от одежды.
Болезни печени
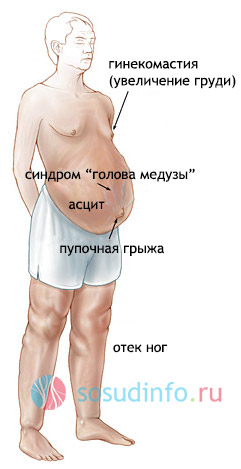
 Тяжелые нарушения функциональности печени влекут за собой развитие портальной гипертензии, во время которой происходит застой крови в большом круге кровообращения. Опухоли при таком состоянии плотные, отекают обе конечности. К другим симптомам болезней печени относят пожелтение кожных покровов, покраснение ладоней, асцит, одышка.
Тяжелые нарушения функциональности печени влекут за собой развитие портальной гипертензии, во время которой происходит застой крови в большом круге кровообращения. Опухоли при таком состоянии плотные, отекают обе конечности. К другим симптомам болезней печени относят пожелтение кожных покровов, покраснение ладоней, асцит, одышка.
Травмы
Ноги отекают в кратчайшие сроки после сильного ушиба или перелома. Жидкость скапливается около травмы, в некоторых случаях ограничивает подвижность конечности. Длительность присутствия симптома определяется степенью тяжести повреждения.
Небольшой отек после татуировки на ноге, объем которого со временем уменьшается – нормальное явление, свидетельствующее о процессе заживления кожи.
Аллергия
При аллергии ноги могут отекать как за несколько минут, так и за несколько дней. Опухоль выглядит равномерной, при пальпации не остается углублений. Поверхность кожи в ее области краснеет, зудит. Пораженная конечность болит при напряжении или длительной неподвижности.
Подагра
Повышенная концентрация солей мочевой кислоты приводит к их скоплению в суставах, что вызывает в них воспаление и боль. Кожа в этих местах краснеет. Опухоль локализуется на ноге возле косточки или коленей.
Нарушение лимфооттока
Следствие сбоя обменных процессов. При лимфостазе чаще всего отекает только одна из ног. Скопление жидкости происходит по всей поверхности конечности. Параллельно присутствуют мышечные судороги, общая слабость, нарушение концентрации внимания.
Неправильное питание
При несбалансированном питании, длительном соблюдении диет или голодании организм испытывает нехватку полезных веществ. Ноги могут отекать при низком уровне белка. Симптом исчезает самостоятельно спустя некоторое время после составления правильного рациона.

Непатологические причины отеков
Ноги не всегда отекают вследствие болезни. Иногда это происходит в связи с изменением образа жизни или протеканием физиологических процессов в организме.
Подвижность и физические нагрузки
Как малоподвижность, так и тяжелые физические нагрузки становятся причиной того что отекают ноги. Появления опухоли можно избежать путем регулярного выполнения гимнастики, легкой разминки каждые 45-60 минут при длительном сидении или стоянии, исключения чрезмерных нагрузок.
Обувь
Важно подбирать правильную обувь, которая будет полностью соответствовать параметрам стопы. Изделие должно быть удобным, не иметь высокого каблука и не пережимать сосуды. Под каждый вид деятельности должен быть подобран свой тип обуви – для работы, занятий спортом, длительного стояния и т.д.

Материал, из которого изготавливается изделие, должен пропускать воздух и не вызывать усиленного потоотделения. При достаточной вентиляции нога не перегревается. В противном случае конечность может начать отекать.
Питьевой режим
Человек должен употреблять не менее 1,5-2 литров воды в день. При отсутствии заболеваний и умеренно обильном питье ноги не отекают. Опухоли можно спровоцировать недостаточным количеством жидкости в организме – при несоблюдении питьевого режима организм начинает запасать воду, что проявляется отечностью.

Сбой обмена веществ
Нарушение обменных процессов возможно при течении заболеваний, в период беременности, при наличии лишнего веса. Симптом такого дисбаланса – отекают ноги и другие части тела, что не вызывает болевой синдром и не изменяет состояние кожных покровов.
Другие физиологические причины
Нарушение баланса жидкости в организме может быть связано с влиянием внешних факторов. Во время жаркой погоды кровеносные сосуды расширяются для нормализации теплового обмена. Это вызывает приток крови и, как следствие, ноги отекают. Симптом быстро проходит после спада жары или возвращения человека в прохладное помещение.

Если отекают ноги, другой причиной может стать употребление большого количества соли или алкоголя. Такие продукты задерживают воду, что проявляется отеками, которые наиболее заметны в утреннее время.
Беременность
В период вынашивания малыша в организме у женщины происходит множество изменений. Ноги отекают в результате следующих состояний и процессов:
- увеличение уровня эстрогена – он загущает кровь, препятствуя обильной кровопотере во время родов;
- сдавливание вен растущей маткой – после середины второго триместра у женщин ноги отекают чаще из-за достаточно крупного размера плода;
- ограничение физической подвижности – на последних месяцах беременности женщине становится проблематично передвигаться, что негативно сказывается на состоянии сосудов и водно-солевом балансе.
Объемные отеки конечностей, потеря белка с мочой и повышенное артериальное давление называется гестозом. Такое состояние опасно для развития плода. Женщина с данным диагнозом нуждается в госпитализации.
Что делать, если отекают ноги
После выявления причины, от которой пухнут ноги, назначается комплексное лечение. При физиологических процессах в организме, вызывающих данный симптом, пациенту следует начать вести здоровый образ жизни, скорректировать питание.
Медикаменты
Комплекс медикаментов назначается в зависимости от вида основной болезни. В него могут быть включены следующие типы лекарств:
- Мочегонные. Выводят лишнюю жидкость из организма. Вид средства определяется наличием патологий сердца и почек.
- Препараты калия. Сохраняют микроэлемент, который активно вымывается при приеме диуретиков.
- Кардиопротекторы. Показаны при сердечной недостаточности на фоне отеков.
- Флеботоники. Необходимы при варикозном расширении вен. Нормализуют состояние и функциональность сосудов.
- Антикоагулянты. Назначаются при тромбозе, тромбофлебите и прочих застойных процессах.
- Мази и гели для ускорения кровообращения и снятия отеков ног.
Местные средства можно использовать при физиологических опухолях. Они имеют мало противопоказаний, помогают быстро снять отек ног и не нуждаются в прохождении полного курса терапии.
Питание
Составить сбалансированный рацион рекомендуется в любом случае. Это необходимо для облегчения процесса пищеварения, предупреждения нехватки витаминов и минералов, восстановления водно-солевого баланса.
Рекомендуется соблюдать следующие правила питания:
- употреблять продукты с мочегонными свойствами – арбузы, дыни, яблоки, помидоры, зелень, ягодные морсы, зеленый чай;
- уменьшить объем соли, пищевых красителей, консервантов;
- пить 1,5-2 литра жидкости в день;
- принимать пищу 5-6 раз в день небольшими порциями;
- пить воду и напитки следует за полчаса до еды или через час после;
- исключить жирное, копченое, жареное.
В рационе должно быть как можно больше растительной пищи. Следует отдавать предпочтение нежирным сортам мяса.
Нетрадиционная медицина
Народные методы дополняют основную терапию. В качестве самостоятельного метода лечения они актуальны в том случае, если ноги отекают по физиологическим причинам. Популярные средства:
- отвар плодов и листьев брусники;
- настой шиповника;
- отвар ромашки;
- морс или отвар из ягод калины и рябины.
Для терапии подойдут любые травы и продукты, обладающие мочегонным действием. Перед их применением необходимо убедиться в отсутствии их взаимодействия с принимаемыми лекарствами, тщательно изучить противопоказания.
Ванночки
Ванночки разрешено делать как в качестве лечения отеков ног, так и для их профилактики пастозности нижних конечностей. В воду можно добавлять следующие компоненты:
- морская соль;
- отвары ромашки, любистока, мяты, корней и листьев лопуха;
- настой хвойных иголок;
- уксус;
- эфирные масла мяты, лаванды, эвкалипта.
Сама вода должна быть горячей. Это обеспечит приток крови к конечностям, ускорит местные обменные процессы. Принимать ванночки следует ежедневно в течение 10 дней подряд по 10-20 минут.
Компрессы
Компрессы обладают чуть меньшей эффективностью, чем ванны для ног. Для достижения нужного результата их следует прикладывать на ночь ежедневно в течение 1-2 недель.
Варианты изготовления компресса:
- Размятый капустный лист приложить к больному участку и примотать бинтом. Заменять по мере его подсыхания.
- Кашицу из измельченной и ошпаренной зелени приложить к опухоли на ноге и закрепить марлей. Для этих целей подойдут петрушка, ромашка, салат, укроп, лопух.
- Смочить ткань в льняном масле и закрепить на опухоли. Сверху обернуть пищевой пленкой. Повязка должна располагаться под теплой одеждой или бандажом.
При использовании компресса в ночное время суток отек становится меньше или исчезает уже к утру. При регулярном его применении объем скапливаемой жидкости будет уменьшаться и в дневное время.
Гимнастика
 Физические упражнения необходимы для придания тонуса организму, улучшения кровотока во всем теле, ускорения вывода лишней жидкости. Для этих целей подойдет ежедневная зарядка, которую можно выполнять дома. Упражнения должны задействовать все участки тела, наибольшую нагрузку следует сделать на конечности, которые отекают.
Физические упражнения необходимы для придания тонуса организму, улучшения кровотока во всем теле, ускорения вывода лишней жидкости. Для этих целей подойдет ежедневная зарядка, которую можно выполнять дома. Упражнения должны задействовать все участки тела, наибольшую нагрузку следует сделать на конечности, которые отекают.
Народное лечение при венозной недостаточности и патологиях сердца
При заболеваниях вен предпочтение следует отдавать проведению ножных ванночек. В воду добавляются отвары корней дуба, ивы, мумие. Последнее можно принимать внутрь – для этого его разводят в половине стакане молока вместе с чайной ложкой меда. Курс лечения отечности ног мумием – месяц.

При болезнях сердца нужно сделать упор на прием отваров мочегонных растений. Для этих целей подойдут листья березы, шиповник, корень стальника полевого или их смесь. Дополнительно следует употреблять больше овощей и фруктов, выводящих токсины и жидкость. К ним относятся тыква, арбуз, дыня, помидоры.
Профилактика
Постоянное соблюдение мер по предупреждению отечности значительно снижает вероятность ее развития. Правила профилактики:
- регулярная умеренная физическая нагрузка;
- подбор удобной, качественной обуви;
- правильное питание;
- питье не менее 1,5-2 литров воды в сутки;
- избегание набора лишнего веса;
- ношение компрессионного трикотажа при склонности к варикозу;
- прохождение полного медицинского обследования 1-2 раза в год.
Важно вовремя определить отеки на ногах и своевременно начать их терапию – это ускорит лечение и увеличит шансы полного выздоровления.
Особенно тщательно соблюдать требования следует людям, имеющим хронические заболевания сердца, почек, вен или предрасположенность к их развитию. Это касается и пожилых людей, у которых ноги могут отекать вследствие естественного старения организма.
При обнаружении отеков необходимо выявить основное заболевание. После обследования назначается комплексное лечение, направленное на устранение первичной патологии и ее симптомов, в том числе опухания конечностей. Редкое и непродолжительное появление отеков может быть следствием физиологических изменений в организме.
Ноги сильно опухли отекли и болят
Отечность нижних конечностей доставляет немало дискомфорта. Это распространенная проблема, которая затрагивает все возрастные категории. Скопление жидкости в тканях сигнализирует о проблемах в организме, которые ухудшают функционирование капилляров. Ноги могут опухнуть и у вполне здорового человека, после интенсивных физических нагрузок или большого количества выпитой жидкости. Что же делать, если опухла нога и насколько опасно такое состояние?

Общая информация
Когда опухают ноги, это отражается как на физическом, так и на эстетическом состоянии. Если отечность не связана с патологией, здоровому человеку достаточно немного отдохнуть, после чего нижние конечности придут в норму. Но если места припухлости появляются регулярно, это говорит о патологических нарушениях в организме. Причин такого состояния очень много, начиная от механических повреждений, заканчивая болезнями сердца.
Важно понимать, что припухлость нижних конечностей не является самостоятельным заболеванием, это лишь следствие нарушений в организме, которые можно определить только после обращения за медицинской помощью.
Причины опухших ног
Что же делать, если нижние конечности начали опухать регулярно? В первую очередь необходимо исключить причины, которые не связаны с патологией. Ноги могут опухнуть из-за приема некоторых групп лекарственных средств, например, глюкокортикоидов и гормональных препаратов, которые содержат в своем составе эстроген и прогестерон.
Также нижние конечности могут опухнуть в период вынашивания ребенка. Дело в том, что в этот период у будущих мам резко возрастает концентрация прогестерона в крови, это расслабляет гладкую мускулатуру сосудов, в результате чего в организме задерживается жидкость. Нижние конечности могут опухнуть и по причине увеличения матки, которая со второго триместра начинает сдавливать сосуды в брюшной полости, от чего затрудняется кровоток и, как следствие, могут опухнуть нижние конечности.

Нередко такая проблема наблюдается до и во время менструации. Причина кроется, опять же, в повышенной концентрации гормонов – эстрогена и прогестерона, из-за чего могут опухнуть ноги, лицо, молочные железы.
Существует еще ряд причин, по которым могут опухнуть ноги:
- пристрастие к соленой пище;
- злоупотребление алкоголем;
- лишний вес;
- большой объем выпитой жидкости;
- высокая температура воздуха.
Ноги могут опухнуть также из-за интенсивной физической нагрузки, если до этого образ жизни был не слишком активным.
Для устранения проблемы достаточно пересмотреть свой рацион, отказаться от алкоголя и привести в порядок свой вес. Если же нижние конечности продолжают опухать, значит, речь идет о патологических нарушениях в организме. Существует множество болезней, которые вызывают данную проблему. Рассмотрим основные из них:
Заболевания сердца – основная причина, по которой могут опухнуть нижние конечности
Главной причиной, из-за которой могут опухнуть ноги, является сердечная недостаточность. Это тяжелое заболевание, которое характеризуется отечностью обеих нижних конечностей. При этом больной не испытывает никаких характерных болей, болевой синдром полностью отсутствует. Дискомфорт может доставлять только их онемение и ощущения постоянного холода. При сердечной недостаточности могут опухнуть голени, особенно после сна. При длительном пребывании в положении лежа начинают отекать и другие части тела: лицо, руки, поясница.

Причиной сильного опухания нижних конечностей при сердечной недостаточности является нарушение кровообращения. В результате вены на ногах расширяются, в них начинает скапливаться кровь. Происходит отток плазмы в ткани. Для отеков при сердечной недостаточности характерна неподвижность. Кожа над ними становится холодной и синюшной, а при сдавливании припухлости ощущается дискомфорт.
Опухание ног в данном случае дополняется рядом сопутствующих признаков: болями в сердце, одышкой, аритмией. Заболевание ослабляет миокард, в результате чего нарушается кровообращение.
При проявлении вышеперечисленных признаков, необходимо обратиться за медицинской помощью как можно скорее. Лечение сердечной недостаточности, помимо медикаментозного вмешательства, включает в себя диетотерапию, физиотерапевтические процедуры, оптимизацию сна и отдыха. В тяжелых случаях требуется хирургическое вмешательство.
Венозная недостаточность – одна из основных причин, по которой могут опухнуть ноги
Опухлость нижних конечностей является частым спутником варикоза, кроме отечности наблюдаются также боли, тяжесть и наличие венозной сеточки под кожей. При венозной недостаточности отечность проходит после сна, это является главным критерием дифференциальной диагностики.

При варикозе, пораженные вены не способны в полном объеме удалять из тканей кровь и межклеточную жидкость, что приводит к застою в нижних конечностях. Опухоль на ноге исчезает лишь в лежачем положении, когда отток крови наиболее активный.
Лечение варикозного расширения вен направлено на нормализацию венозного оттока. С этой целью применяют венотоники, местные мази и гели, содержащие антикоагулянты, а также тугое бинтование нижних конечностей, особенно если больной долго находится в положении стоя или сидя.
Почечные патологии
При почечных патологиях сначала может опухнуть лицо, затем отечность распространяется вниз. Причина этому – неспособность почек справляться с избытком жидкости. Характерная особенность почечных патологий заключается в образовании «мешков под глазами». Нижние конечности, как и другие части тела, могут опухнуть из-за дефицита белка альбумина.

Отеки при почечных патологиях бывают двух видов:
- Нефритические. Возникают из-за нарушения кровообращения в почках. Их характерная особенность – мягкая консистенция. Возникают при гломерулонефрите, локализуются на лице и внизу ног.
- Нефротические. Нарушается соотношение белка, от чего опухает лицо, поясница, ноги. На ощупь нефротические отеки плотные.
В этом случае могут не только опухнуть ноги, но и появиться другие характерные признаки: боль в пояснице, помутнение и другие изменения мочи, которые обнаруживаются при анализах.
В зависимости от тяжести заболевания, для лечения могут применяться мочегонные препараты, НПВС, антибиотики, солевые растворы, диетотерапия и прочее.
Эндокринопатия
Отечность и боль в нижних конечностях нередко появляются при заболеваниях щитовидной железы. Отеки и боль в ногах локализуются в области лодыжек. Если дотронуться к припухлости, то на ней не останется характерной ямки.
При недостатке гормонов щитовидной железы, могут опухнуть практически все ткани организма. Места отеков желтеют, шелушатся, кожа над ними становится грубой. При этом больные существенно набирают в весе. Может сильно опухнуть лицо, что приведет к эффекту маски. Ухудшается общее состояние организма: слоятся ногти, выпадают волосы, брови, ресницы.

При данном заболевании могут также опухнуть мышцы, связки и внутренние органы. Лечение заключается в восполнении недостатка тиреоидных гормонов.
Травмы
В некоторых случаях на нижних конечностях образуются опухоли от солнечного ожога. Чаще всего такая проблема возникает у женщин, из-за переизбытка ультрафиолета. Если отечность наблюдается после солнечного ожога, дополнительными симптомами будут пузыри на коже, повышенная температура тела, покраснение, головокружение и ощущение жара. В этом случае необходимо принять противоаллергенное средство, смазать обгоревшую кожу пантенолом или кремом на подобии «Боро плюс».
Нога может опухнуть также после травмы, например, перелома или вывиха. Этот процесс возникает вследствие нарушенного кровотока на данном участке. Причем опухнуть может как сразу после травмы, так и через несколько дней, а то и недель после нее.

Опухнуть нога может при повреждении тканей, связок или мышц. Отечность в этом случае наблюдается длительный период и тяжело поддается лечению. Больные испытывают интенсивную ноющую боль, а также изменение цвета кожного покрова в месте ушиба.
Нижние конечности могут опухнуть и после интенсивной физической нагрузки, если до этого человек вел не слишком активный образ жизни. В таком случае следует воздержаться от резких больших перегрузок или же больше отдыхать после тренировок. Нагрузка должна нарастать постепенно, только так ноги перестанут опухать и болеть.
Аллергия
Нередко причиной того, что ноги опухают и болят, становится аллергия на тот или иной антиген. Это состояние в медицине называют аллергическим артритом. Как правило, патология развивается на фоне поражения суставов. В некоторых случаях аллергическую отечность может спровоцировать отек Квинке.
Если ноги чешутся и опухают, а зудящие ощущения дополняются болевым синдромом, скорее всего, речь идет об аллергическом артрите. Проявление подобных симптомов может начаться как сразу после контакта с аллергеном, так и через несколько дней и даже неделю.

Как правило, заболевание протекает в быстрообратимой форме. При этом возникают выраженные отеки с покраснением кожи, а также интенсивная боль. Лечится такое состояние просто, достаточно устранить контакт с аллергеном и провести антиаллергическую терапию.
В некоторых случаях развивается затяжная форма аллергического артрита. Она протекает долго и очень тяжело. Ноги при этом могут опухнуть до внушительных размеров, сопровождаясь нестерпимой болью. Такое состояние не проходит самостоятельно и нуждается в экстренной медицинской помощи. Лечение осуществляется с помощью антигистаминов, глюкокортикоидов и анальгетиков.
Подагра
Подагра – это заболевание, при котором в суставах откладываются излишки солей. Результатом патологического процесса становятся невыносимая боль, отечность, давящее ощущение в пальцах ног. Заболевания суставов свойственны пациентам, которые не ограничивают себя в тяжелой еде (всевозможные сорта рыбы и мяса). Обычно подагра поражает суставы ног, но в некоторых случаях может развиваться и на верхних конечностях.
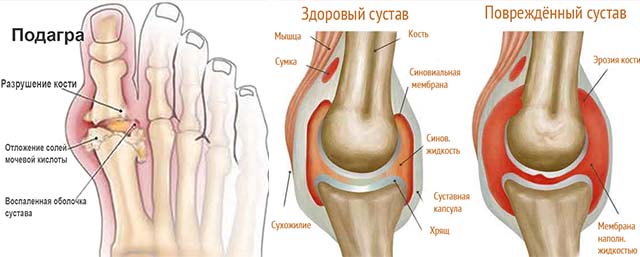
Характерным проявлением заболевания является отек и боль в суставах, кто-то может испытывать симптомы интоксикации. Нередко повышается температура тела. Обычно воспаление начинается с большого пальца ноги, затем, при отсутствии лечения, в процесс вовлекаются ближайшие суставы.
Лимфатические отеки
Опухания ног лимфатического характера не поддаются обычным способам лечения, поэтому единого метода решения проблемы не существует. Перебои в работе лимфатической системы ведут к скоплению жидкости в тканях, в результате чего могут опухнуть пораженные места.
Нередко причиной отечности становится первичная лимфедема. Эта болезнь вызвана врожденным недоразвитием лимфатических сосудов.

Подход к лечению лимфатических отеков должен быть комплексным. В него входит противоотечная терапия, мануальный лимфодренаж, бандажирование, гимнастика и прочее.
Заболевания печени – еще одна причина того, что могут опухнуть ноги
Почему же могут опухнуть ноги при заболеваниях печени? Дело в том, что запущенные стадии болезней, например, цирроз или рак печени, нарушают кровообращение, в результате отток крови от нижних конечностей понижается. Кровь начинает застаиваться в тканях, что и приводит к отеку.

Как правило, при печеночных заболеваниях ноги распухают сильно, и привычная обувь становится тесной. На ощупь ноги плотные и теплые, а след после прикосновения к ним остается долго.
Отечность при тяжелых заболеваниях печени сопровождается болезненными ощущениями в ногах, сосудистыми рисунками, вялым состоянием, снижением веса, увеличением печени и селезенки, симптомами энцефалопатии, болью в печени.
Онкология
В ногах, как и по всему организму, могут появляться злокачественные образования. При раке появляется опухоль на одной ноге, которая начинает сдавливать сосуды и перекрывать кровоток, в результате чего нижняя конечность может опухнуть. Появляются болевые ощущения, которые носят нарастающий характер. Локализация опухолей может быть разнообразной, начиная от пальцев ног, заканчивая новообразованиями между ногой и пахом, что в большинстве случаев является метастатическим поражением лимфоузлов. На поздних этапах процесса больные ощущают симптомы общего недомогания, которые выражаются слабостью, ухудшением аппетита, повышенной температурой тела, тошнотой, снижением веса.

При обнаружении каких-либо новообразований на ногах, которые не проходят длительное время и сопровождаются отечностью, следует как можно быстрее обратиться к соответствующему специалисту.
Как снять опухоль на ноге
Если ноги отекли и болят, в первую очередь необходимо исключить непатологические факторы, которые могли повлечь данный процесс. Это может быть тесная обувь, интенсивная физическая нагрузка или большое количество выпитой жидкости. В этом случае достаточно немного отдохнуть и все придет в норму. Однако ноги могут опухнуть и без видимых причин. Если это происходит регулярно, следует обратиться за медицинской помощью.

Что же делать при тревожных симптомах, как лечить опухшие ноги? В первую очередь необходимо установить причину отечности. Сделать это можно только с помощью специалиста. Изначально можно обратиться к терапевту, который при необходимости направит на обследование к нефрологу, кардиологу, эндокринологу и прочим специалистам. Перед тем, как убрать опухоли ног, врачи проведут необходимые диагностические меры, после чего пациенту будет назначено соответствующее лечение.
Медикаментозное лечение
Пациенту будет назначено лечение в зависимости от того, что повлекло опухлость на ногах. Для симптоматического снятия отечности применяются следующие препараты:
- Гепариновая мазь. Хорошее и недорогое средство для снятия отечности ног. Обладает противовоспалительным действием, улучшает кровообращение, эффективно при микротромбах.
- Эссавен гель. Укрепляет стенки капилляров, улучшает кровообращение.
- Венитан. В его состав входит вытяжка конского каштана, которая оказывает укрепляющее действие на стенки капилляров.
- Троксевазин. Мазь хорошо снимает припухлость ног, укрепляет стенки капилляров, оказывает обезболивающий эффект.
Также для снятия отечности применяют мочегонные препараты, но только по назначению врача.
Лечение народными средствами
Опухоль на ноге – довольно распространенная проблема. В связи с этим люди пытаются добиться улучшений всеми возможными методами, в том числе и народной медициной. Есть множество эффективных рецептов, которые можно приготовить в домашних условиях. Однако принимать их следует с осторожностью, поскольку травы имеют не меньше побочных эффектов, чем лекарства. Рассмотрим эффективные настои на травах, которые помогут снять отечность:
Голодание
Нижние конечности могут также опухнуть после продолжительного голодания. Безбелковые диеты с разгрузочными днями, все это вызывает дефицит белка, из-за чего в организме задерживается жидкость. Для того, чтобы убрать опухоль с ноги, достаточно нормализовать питание. В этом случае поможет диетолог, который откорректирует рацион и грамотно подберет соотношение нутриентов.
Профилактика
Чтобы не задаваться лишний раз вопросом: что делать, когда опухают ноги, необходимо с самого начала следить за своим здоровьем. Профилактика отечности ног состоит из таких мер:
- основной объем жидкости следует выпивать до 7 вечера;
- по возможности менять обувь в течение дня, особенно если речь идет о высоких каблуках;
- в течение дня давать ногам отдых, гладить их, массировать;
- не употреблять много соли и газированных сладких напитков;
- во время сна желательно подкладывать под ноги подушку;
- в конце дня делать ванночки для ног с использованием противоотечных средств.
После проделанных процедур, состояние здорового человека быстро придет в норму. Но не стоит забывать, что нижние конечности могут опухнуть по причине нарушений в организме. Поэтому, если проделанные процедуры не принесли должного результата, необходима консультация специалиста. Для установления причины проводятся различные методы осмотра и прочие диагностические манипуляции по решению врача.

Причин, по которым могут опухнуть нижние конечности, очень много. К ним относятся как безобидные факторы, так и заболевания, нуждающиеся в комплексном лечении. Во всяком случае, после определения причины патологии и грамотного лечения, отечность быстро отступит, что позволит пациенту вернуться к полноценной жизни.

Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
что делать и почему отекают ноги у женщин
Содержание статьи
1. Почему отекают ноги: 6 причин 2. Как снять отёк ног: приёмы самопомощи 2.1 Как избавиться от отёков ног? 3. Как снять усталость с ног в домашних условиях 4. Средства от отёков и усталости ног: обзор лучших 4.1 Лучшие мази от усталости ног 4.2 Лучшие кремы от усталости ног 4.3 Ванночки для ног от усталости СкрытьПочему отекают ноги: 6 причин
Появление отёков может носить непатологический характер или быть симптомом некоторых заболеваний. В первом случае с проблемой можно справиться самостоятельно, а во втором потребуется помощь флеболога.
- Избыточное потребление жидкости. Лишняя жидкость накапливается в мягких тканях, вызывая отёк ног в щиколотке, голени и ступнях.
- Неудобная обувь и высокие каблуки – типичная причина отёков ног у женщин. Неправильное распределение нагрузки на свод стопы нарушает отток лимфы и кровообращение.
- Нефизиологичная поза, например нога на ногу. Если вы долго сидите, скрестив ноги, сосуды пережимаются, что вызывает застой жидкости и, как следствие, боль и усталость в ногах.
- Скорая менструация. За несколько дней до месячных многие женщины начинают ощущать тяжесть в теле и отмечают прибавку в весе. Это вызвано повышением уровня гормонов, которые способствуют задержке жидкости.
- Лишний вес. Избыточная масса тела увеличивает нагрузку на ноги, вследствие чего появляются отёки.
- Беременность. Накопление жидкости в околоплодных водах и гормональная перестройка организма часто становятся причиной того, что у беременной женщины сильно отекают ноги и другие части тела.
- Заболевания – почечная недостаточность, сахарный диабет, гипотиреоз, варикозная болезнь и другие.
Как снять отёк ног: приёмы самопомощи
Если вы испытываете усталость в ногах после работы или тренировки, можно оказать себе эффективную помощь самостоятельно. Приводим план действий по устранению отёков, боли и усталости в ногах.
Как избавиться от отёков ног?
- Действенный и самый простой способ – расположить ноги так, чтобы они находились выше уровня сердца. Если нет возможности прилечь или закинуть ноги на возвышение, смените позу, подвигайтесь, пройдитесь, сделайте пару упражнений.
- Отёчность может возникать из-за недостатка белка в организме. Стоит отказаться от строгих диет в пользу сбалансированного рациона с достаточным количеством белка и калия. Продукты с высоким содержанием калия – орехи, сухофрукты, фасоль, бананы.
- Одной из причин отёков ног может быть избыточное потребление соли. Попробуйте ограничить количество солёной пищи, фастфуда, копчёностей.
- Носите удобную обувь. Она не должна быть слишком узкой или удерживать пальцы ног в неестественном положении. Не нужно долго ходить на каблуках, равно как и в обуви на плоской подошве. Оптимальный вариант, который поможет предотвратить отёк ног в щиколотках и стопах – каблук не выше 5 сантиметров. Особенно это актуально для тех, кто проводит рабочий день на ногах.
- Втирайте крем для от усталости ног с компонентами, которые устраняют отёчность и укрепляют сосуды.
© Автор: З. Нелли Владимировна, врач первой квалификационной категории, специально для СосудИнфо.ру (об авторах)
Опухшие ноги — это проблема, как медицинского, так и эстетического характера. Если опухла нога у здорового человека, это некрасиво и неприятно. Ноги могут опухать во время менструации у женщин, после долгого авиаперелета, длительного нахождения под открытым солнцем или злоупотребления алкоголем, в результате нарушения режима сна. Для снятия отечности здоровым ногам достаточно отдохнуть всего лишь пару часов.
Если ноги опухают и отекают слишком часто, следует озаботиться и обратиться за консультацией к врачу. Отек ног — симптом целого ряда патологий и серьезная проблема, требующая оказания медицинской помощи.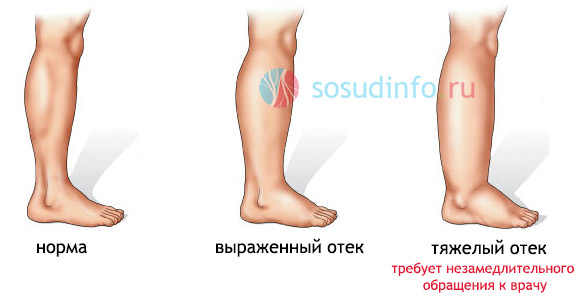

Причины опухания ног различны: аллергия, травмы, сосудистые соматические и эндокринные заболевания. Инфекция часто приводит к отеку нижних конечностей: абсцессы, флегмоны и некоторых кожные заболевания. Только врач после проведения всесторонней диагностики сможет определить этиологический фактор патологии в каждом конкретном случае.
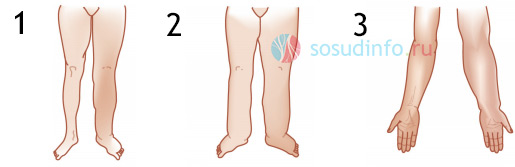
Отек щиколотки бывает односторонним и двусторонним. Отек двух конечностей является признаком развившейся патологии, которую необходимо лечить. Если отекает только правая или левая нога, скорее всего имеет место травма или локальное поражение.
Заболевания сердца – причина опухших ног
Опухание ног при сердечной недостаточности
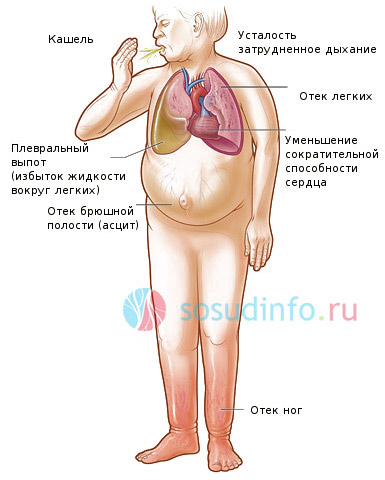

проявления выраженной сердечной недостаточности
Сердечная недостаточность — опасное заболевание, проявляющееся множеством симптомов и нередко приводящее к смерти больного. Одним из них является безболезненная отечность сразу обеих ног — правой и левой. Они становятся холодными, все время мерзнут и немеют. Опухают голени обычно после сна или по вечерам. Длительное горизонтальное положение больных способствует распространению отека на поясницу, руки и лицо.
Наряду с отечностью, патология проявляется периодическими болями в сердце, одышкой, возникающей даже при легком перенапряжении, аритмией. При появлении подобных признаков, следует срочно обратиться к кардиологу. Заболевания сердца ослабляют миокард, он перестает полноценно перекачивать кровь. Нарушенное кровообращение приводит к расширению вен на ногах, в них скапливает кровь, что проявляется припухлостью. Плазма выходит из сосудистого русла в ткани. Сердечные отеки неподвижные. При их сдавливании появляются болевые ощущения. Кожа отекшей зоны холодная и синюшная.
Лечение хронической сердечной недостаточности включает диетотерапию, оптимизацию режима физической активности, психологическую реабилитацию, медикаментозную терапию, физиотерапевтические методы воздействия и оперативное вмешательство.
Перикардит и ревматизм
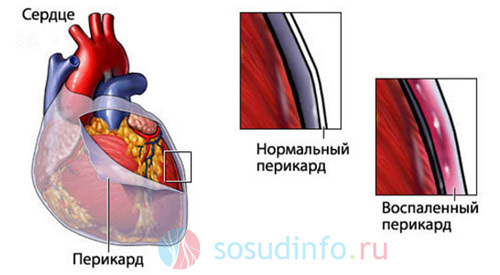

ревматические воспаления сердечных оболочек и суставов – возможная причина отеков
Перикардит — заболевание вирусной или бактериальной этиологии, при котором околосердечная сумка воспаляется и становится плотной и тугой. Зачастую развивается вследствие ревматической лихорадки. Работа сердца нарушается: миокард слабо сокращается, кровь плохо циркулирует. В результате подобных патологических процессов набухают вены ног. Из-за хронического ревматизма воспаляются и припухают суставы.
Лечение перикардита комплексное, заключающееся в проведении симптоматической, патогенетической и этиотропной терапии. Больным назначают нестероидные противовоспалительные средства: «Индометацин», «Вольтарен», «Диклофенак», антибиотики с учетом чувствительности, гормональные препараты: «Преднизолон», «Дексаметазон», сердечные гликозиды – «Коргликон», мочегонные средства: «Фурасемид», «Верошпирон». Им также показано диетическое питание и витаминотерапия.
Венозная недостаточность
Заболевания венозной системы всегда проявляются отечностью ног.
- Если опухла и болит одна нога, у больных подозревают флебит. Кожа над областью поражения краснеет, что указывает на повышением внутрикапиллярного давления. Отекает и болит обычно та конечность, в которой локализован патологический процесс. В тяжелых случаях воспаляются вены на обеих ногах.
- При варикозном расширении вен ноги опухают постепенно. Пациенты жалуются на боль и тяжесть в ногах, которые отекают по вечерам. Утром отечность ног проходит. При варикозе расширенные и извитые вены напоминают шнуры и просвечиваются через кожу. В тяжелых случаях формируются трофические язвы или большие кровоизлияния. Кожный покров на лодыжках приобретает коричневый оттенок. При появлении подобной проблемы необходимо обратиться к флебологу.
- Тромбоз сосудов ног – крайне опасное состояние, характеризующееся образованием тромба всосуде, который увеличивается и перекрывает его. Плазма крови проникает в ткани и задерживается там, вызывая отеки.
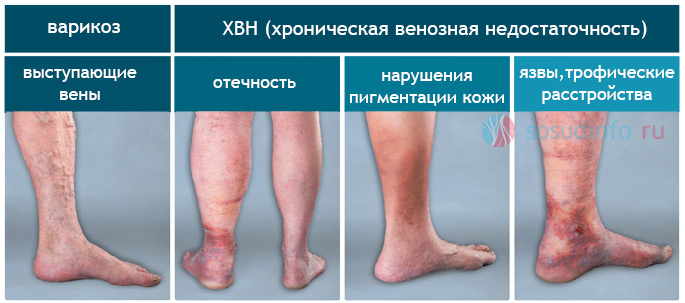

Признаки варикоза и венозной недостаточности ног
Тромбоз и тромбофлебит — опасные патологии, приводящие к страшным последствиям. Боль и отеки — их основные симптомы. Ноги опухают постоянно, болят, становятся горячими на ощупь и плотными. Больные жалуются на жар в нижних конечностях. Если заболевание не лечить, оноприведет к тяжелым последствиям – гангрене, сепсису, ТЭЛА.
Лечение венозных заболеваний ног комплексное и серьезное.
Больным рекомендуют носить компрессионное белье, использовать тонизирующие гели, укреплять стенки сосудов с помощью физических упражнений, при необходимости принимать медикаменты, пройти курс массажа.
Пациентам назначают флеботоники — таблетки «Детралекс», «Венарус» и мази «Троксевазин», «Лиотон». Если консервативное лечение не дает результатов переходят к оперативному вмешательству.
Почечная патология
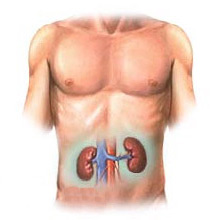

Почечные заболевания — также причина опухания ног. Воспаленные почки не справляются с избыточной жидкостью, и образуются отеки. Локализуются они на лице вокруг глаз и постепенно распространяются вниз на разные части тела. Патогномоничный симптом патологии почек – «мешки под глазами», возникшие вследствие отека. Причиной задержки жидкости в организме становится недостаток белка альбумина, который выводится вместе с мочой. Почечные отеки подвижные, при сдавливании они могут смещаться. Внешне отечная область немного бледнее окружающих участков кожи.
- Нефротическое отеки обусловлены нарушенным соотношением белков в крови. Они сопровождаются отечностью лица, поясницы и являются плотными.
- Нефритические отеки связаны с нарушением кровообращения в почках. Они локализуются на лице, стопах, являются мягкими и развиваются при гломерулонефрите.
Отеки всегда сопровождаются другими симптомами заболевания: олигурией, болью в поясничной области, характерными изменениями в моче. При улучшении работы почек после проведенного лечения отеки быстро исчезают.
Для лечения почечных отеков больным назначают мочегонные препараты «Лазикс», «Верошпирон», «Маннитол», этиотропные препараты — антибиотики и НПВС, диетотерапию, введение солевых растворов.
Эндокринопатия
Выраженная дисфункция щитовидной железы часто проявляется отеками ног. При гипотериозе вырабатывается мало тиреоидных гормонов. У больных нога опухает в районе лодыжки. При надавливании на опухшее место не остается ямки. Это характерный признак отеков при поражении щитовидки.

Микседема возникает при значительном поражении щитовидной железы. При этом отекают практически все ткани организма. Кожа в области отека становится грубой, шелушащийся и желтоватой. У больных увеличивается масса тела. Отеки хорошо выражены на лице, которое становится маскообразным: одутловатым и неживым. Общее состояние больных ухудшается: волосы, брови и ресницы выпадают, ногти ломаются и слоятся. При микседеме отекают кожа, мышцы, связки, нервы и даже внутренние органы. Лечение заболевания заключается в дополнительном введении тиреоидных гормонов.
Травмы
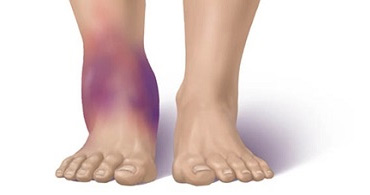

Травмы — одна из частых причин опухания ног. Если после падения опухла нога, следует выяснить характер и результат травмы.
Отек, нарастающая боль, гематома, дисфункция и неестественное положение конечности являются признаками перелома. При ушибе появляется отек травмированного участка и постепенно стихающая боль. Гематома образуется спустя пару дней после травмы. Отек не дает полноценно двигать поврежденной ногой.
Травматический отек стопы можно определить визуально: она распухает и значительно увеличивается в размерах. Пальцы ног становятся припухлыми, кожа – синюшной. У больных возникает чувство тяжести в ногах, дискомфорт, боль.
Аллергия
Аллергические реакции развиваются на прием некоторых лекарств, укусы насекомых, продукты питания. Одним из проявлений аллергии является локальный отек ног. Чтобы избавиться от него, необходимо исключить контакт с аллергеном: перестать принимать лекарства или устранить прочие источники раздражения.
Аллергический отек ног – патологическое состояние, именуемое также аллергическим артритом. Это клинический признак отека Квинке или иной аллергической реакции, а также любой суставной патологии.
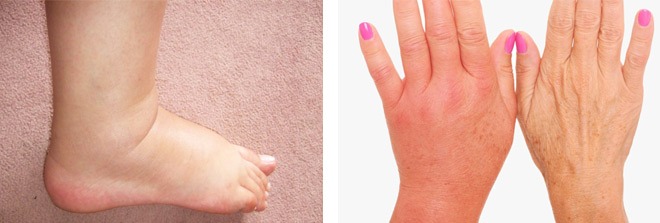

Симптомы аллергического отека: припухлость конечности, покраснение кожи, небольшая сыпь и сильный зуд. Болевой синдром – еще один клинический признак патологии. Боль усисливается после длительного нахождения в неудобной позе, физической нагрузки, поднятия тяжестей. В тяжелых случаях отеки могут распространяться на окружающие ткани и внутренние органы. Такие изменения являются довольно серьезными и могут привести к обморокам и даже летальному исходу.
Отечность конечностей вызывают гормоны, антидепрессанты, стероиды, бета-блокаторы и прочие гипотензивные средства.
Болезни печени

отечность из-за портальной гипертензии
Цирроз или рак печени приводят к гибели печеночных клеток и дисфункции органа. В организме нарушается метаболизм, жидкость задерживается в организме. Пораженные гепатоциты перестают полноценно вырабатывать белок альбумин,кровь застаивается в большом круге кровообращения, развивается асцит. При циррозе соединительнотканные волокна препятствуют оттоку венозной крови, она застаивается в венах на ногах, что проявляется отеком. У больных желтеет кожа, увеличивается грудь, краснеют ладони и затрудняется дыхание.
В результате сдавления нижней полой вены также опухают ноги. Портальная гипертензия проявляется отеком лодыжек и передней брюшной стенки, а также гепатоспленомегалией.
Подагра
Подагра — нередкая причина припухлости ног. В организме нарушается обмен веществ, и соли соли мочевой кислоты накапливаются и оседают в суставной сумке. Ураты поступают в организм вместе с пищей: из мяса, грибов, сельди. Их отложение приводит к возникновению покраснения и отечности сустава. У больных внезапно возникает приступообразная боль в суставах, они краснеют и опухают. Пациенты жалуются, что ноги “горят огнем”. Обычно при подагре поражаются крупные суставы на ногах. Лечебные мероприятия при подагре направлены на снятие воспаления и устранение опухлости и болевого синдрома.
Специалисты рекомендуют:
- Ограничить прием алкоголя и соблюдать диету,
- Пораженный сустав обложить льдом и завернуть в сухую ткань,
- Много пить,
- Обеспечить полный покой воспаленной конечности,
- Держать ногу в приподнятом состоянии,
- Принимать лекарства из группы НПВС – «Ибупрофен», «Индометацин», «Диклофенак»,
- Местно применять мазь «Фулфлекс».
Лимфатические отеки
Причиной лимфатического отека ног является нарушенный лимфоотток, приводящий к скоплению лимфы в тканях. Первичный лимфостаз развивается с рождения и обусловлен врожденной предрасположенностью. Вторичная патология возникает в результате чрезмерных нагрузок на ноги, избыточным поступлением жидкости в организм, нарушением метаболизма.

проявления лимфостаза по стадиям
На первой стадии заболевания отеки на ногах возникают периодически, обычно ближе к вечеру и исчезают после пробуждения. На второй стадии появляется болезненность, быстрая утомляемость ног, возможны судороги. Третья стадия болезни является необратимой. Конечность перестает функционировать. Развивается слоновость. Симптомы, сопровождающие отеки при лимфостазе: слабость и утомляемость, головные боли, белый налет на языке, неспособность концентрировать внимание, артралгия.
Лечение лимфостаза комплексное, включающее механическое избавление лимфатической системы от избытка лимфы и медикаментозную терапию. Пациентам рекомендуют держать больную ногу в приподнятом положении, назначают ручной лимфодренажный массаж или аппаратную пневмокомпрессию, а также использование специального бинтования – бандажирования. Лекарственное лечение заключается в применении препаратов: «Детралекс», «Троксерутин», «Троксевазин», «Лимфомиазот», «Вобэнзим».
Голодание
Причины отеков ног: голодание, частые разгрузочные дни, безбелковые монодиеты, кахексия, вегетарианство. Из-за дефицита белка в организме задерживается жидкость в тканях и опухают ноги. Чтобы справиться с отеками ног, необходимо нормализовать питание. Для этого следует посетить диетолога, который поможет правильно подкорректировать питание и индивидуальнорассчитать калории, а также оптимальное соотношениеосновных нутриентов.
При отеках ног не следует самостоятельно искать причины и устранять их. Необходимо обратиться к врачу, который выявит и вылечит основное заболевание. Только специалист может поставить точный диагноз после осмотра больного и получения результатов анализов. Самолечение часто приводит к тяжелым последствиям и даже смерти.
Опухают ли ноги в норме?


- Употребление избыточного количества жидкости приводит к опуханию ног у здоровых людей. Отеки эти безопасны. Они проходят бесследно спустя некоторое время. Ускорить этот процесс можно, приняв мочегонное средство, лучше всего безобидный отвар шиповника.
- Бег, ходьба и другая чрезмерная нагрузка нередко заканчивается отечностью ног, которая быстро проходит после непродолжительного отдыха.
- Лишний вес также приводит к появлению подобной проблемы, избавиться от которой поможет правильное питание и физкультура.
- У беременных отеки ног — не редкость. Изменение гормонального фона и особенности кровообращения являются основными причинами появления отеков на ногах.
- Ноги отекают у женщин перед или во время менструации. В этот период жидкость задерживается в организме. Отеки исчезают самостоятельно сразу после менструации.
- Неудобная, узкая обувь на высоких каблуках, а также длительное, неудобное положение тела приводят к повышению давления в венах, их дисфункции и появлению отечности ног.
Народное лечение дома
Подвернули ногу, она опухла и вы не знаете, что делать? Снять отек можно попробовать в домашних условиях, воспользовавшись рецептами народной медицины.
Полезно:

 Принимать внутрь настой из льняного семени,
Принимать внутрь настой из льняного семени,- Делать ножные ванночки с ромашковым отваром,
- Растирать ноги средством из масла оливы, сока лимона и поваренной соли,
- Наносить на ноги кашицу из пшеничных отрубей и молока,
- Принимать смесь соков: морковного, лимонного, огуречного,
- Пить охлажденный мятный настой,
- Обрабатывать ноги смесью оливкового и камфорного масла.
С отечностью ног помогут справиться регулярная гимнастика и легкий массаж ног. Полезно время от времени поднимать ноги в вертикальное положение на 10 минут. Ежедневное применение подобных мер действительно эффективно при незапущенных отеках, и в тоже время, облегчит состояние на любой стадии.
Если причиной опухания ног является подагра, используют раствор на основе йода, которым натирают пораженные суставы или принимают ножные ванны с этим средством. Йод дезинфицирует открытые раны и проникает глубоко в ткани, уменьшая симптомы внутреннего воспаления.
Можно использовать мочегонные фитотерапевтические средства при отеках ног после консультации с врачом: настой березовых листьев, петрушки, почечный чай.
Следует немедленно обратиться к врачу, если:
- Вместе с отеками ног появилась острая боль в груди и не проходит,
- Ноги болят и продолжают опухать,
- В анамнезе есть заболевания сердца, печени или почек,
- Нога внезапно опухла и покраснела,
- Поднялась температура тела,
- Вы беременны,
- Отек не проходит после принятия каких-либо мер, а становится больше.
Главная задача специалистов – выявление причины опухания ног и правильное лечение.
Видео: опухание ног – программа “Жить здорово”
Вывести все публикации с меткой:Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
8 причин и их лечение
Ниже приведены восемь возможных причин опухших ног и лодыжек.
1. Повреждение стопы или голеностопного сустава
Повреждение стопы или голеностопного сустава может вызвать отек голеностопного сустава и голени. Одной из наиболее распространенных причин травм в этой области является растяжение связок голеностопного сустава.
Растяжение связок голеностопного сустава может произойти в результате простого ошибочного шага или травмы при занятиях спортом или физической нагрузкой. Это происходит, когда связки, которые соединяют лодыжку с ногой и ногой, выровнены.
Человек, у которого вывихнута лодыжка, может испытывать боль и ограниченную подвижность в лодыжке или ступне.
Лечение
Наиболее распространенным методом лечения травм стопы или голеностопного сустава является процедура RICE. RICE – это сокращение, обозначающее:
- Отдых : Отдых пораженной ноги помогает предотвратить дальнейшее повреждение.
- Лед : нанесение льда на травму помогает обезболить и уменьшить отек. Люди должны обернуть лед полотенцем, прежде чем наносить его на кожу.В идеале люди должны применять пакет со льдом в течение 10-20 минут, три или более раз в день.
- Сжатие : Ношение компрессионной повязки поможет уменьшить отек.
- Высота : Поднятие ступни или лодыжки выше уровня сердца поможет уменьшить отек.
2. Инфекция
Инфекция стоп, лодыжек и голеней может вызвать отек в этой области.
Люди с диабетом имеют повышенный риск развития инфекции в ногах.Поэтому они должны регулярно осматривать свои ноги на наличие синяков, порезов и царапин.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), у людей, страдающих диабетом и нелеченной инфекцией стопы или голеней, может развиться гангрена. Гангрена – это место, где ткани тела умирают в результате тяжелой инфекции или снижения кровоснабжения.
Лечение
Лечение инфекции стопы зависит от ее тяжести. В большинстве случаев врач назначит антибиотики для лечения бактериальной инфекции.
Если инфекция привела к гангрене, человеку может потребоваться операция по удалению поврежденных пальцев ног или стопы.
3. Лимфедема
Лимфедема – это состояние, при котором избыток жидкости накапливается в тканях организма, вызывая отек. Лимфедема возникает, когда лимфатические узлы человека повреждены или отсутствуют из-за хирургического удаления.
Лимфатические узлы – это железы, которые составляют часть иммунной системы организма. Они несут ответственность за помощь в удалении жидкости из различных частей тела.Если лимфатические узлы в малом тазу повреждены или отсутствуют, это может привести к накоплению жидкости в ногах.
Человек с лимфедемой может испытывать чувство тяжести или припухлости в ногах или других пораженных частях тела.
Лечение
По данным онкологического центра Memorial Sloan Kettering, некоторые варианты лечения лимфедемы включают в себя:
- , перевязывающий пораженную ногу
- в компрессионных чулках
- массаж лимфатических узлов для стимуляции дренажа
- выполнение нежных упражнений для стимулирования Дренаж
- , практикующий хороший уход за кожей для снижения риска инфекции и связанной с ней лимфедемы
4.Венозная недостаточность
Вены в ногах человека содержат специальные клапаны, которые препятствуют оттоку крови назад. Венозная недостаточность – это состояние, при котором эти клапаны перестают функционировать должным образом. В результате вены больше не транспортируют достаточное количество крови от ног до сердца.
Когда человек страдает венозной недостаточностью, его кровь стекает вниз по ногам и попадает в мягкие ткани голеней и лодыжек.
Человек с венозной недостаточностью может также испытывать:
- кожных язв
- изменения цвета кожи
- инфекция
Лечение
Согласно Stanford Health, лечение венозной недостаточности включает возврат кровотока к ногам. ,Это может включать в себя:
- , избегая скрещивания ног, когда сидишь или лежишь
- , поднимая ноги
- , выполняя регулярные упражнения
- , нося компрессионные чулки
Люди могут также получать лекарства для лечения венозной недостаточности. Тип лекарства, которое получает человек, будет зависеть от тяжести его состояния и общего состояния здоровья.
5. Сгусток крови
Сгусток крови в ногах может вызвать отек лодыжек и ног человека.Сгустки крови в ногах имеют тенденцию развиваться на одной стороне конечности.
Существует два основных типа сгустков крови:
- поверхностных сгустков крови, которые возникают в вене ближе к поверхности кожи
- сгустков крови глубоких вен или «тромбоз глубоких вен» (ТГВ), которые возникают в вены глубоко в теле
Человек должен немедленно обратиться к врачу, если у него возникают какие-либо из следующих симптомов сгустка крови:
- отек и боль в одной ноге
- сильная боль в пораженной ноге
- область теплой кожи на пораженной ноге
- область красной кожи позади и ниже колена
- изменение цвета голени
- лихорадка низкой степени тяжести
Иногда кусок сгустка отрывается и перемещается к сердце, легкие или мозг.Это может быть опасно для жизни, если не лечить.
Лечение
Обычно люди, у которых есть тромб, получают антикоагулянтные препараты, которые помогают предотвратить увеличение сгустков. Они также помогают предотвратить образование новых сгустков.
Два распространенных антикоагулянтных препарата – гепарин и варфарин.
6. Болезнь печени
Печень вырабатывает альбумин, белок, который предотвращает утечку жидкости из кровеносных сосудов и в ткани окружающего организма.
Больная печень не производит достаточно альбумина. Поэтому заболевание печени может привести к скоплению жидкости в ногах, лодыжках и ступнях.
Большинство людей с заболеваниями печени не испытывают симптомов, пока у них не развилось серьезное повреждение печени или цирроз печени.
Лечение
Единственное лекарство от цирроза печени – это пересадка печени. Тем не менее, лечение направлено на управление болезнью и предотвращение дальнейших осложнений. Лечение также может помочь облегчить некоторые симптомы цирроза.
Людям, которые испытывают опухшие ноги в результате цирроза, могут потребоваться диуретики, такие как спиронолактон или фуросемид. Людям также может потребоваться уменьшить потребление соли с пищей, так как это может уменьшить задержку жидкости.
7. Заболевания почек
Основная роль почек заключается в регулировании количества воды в организме и балансировке уровня соли и других минералов в крови.
Почки, которые серьезно повреждены болезнью, не способны эффективно фильтровать кровь и выводить жидкость и другие продукты жизнедеятельности через мочу.Это может привести к накоплению жидкости и других отходов в организме, в том числе в нижней части ног и лодыжках.
Некоторые другие ранние признаки заболевания почек включают в себя:
Лечение
Лечение заболеваний почек зависит от его первопричины. По данным Национального фонда почек, некоторые причины, такие как инфекции мочевыводящих путей и камни в почках, хорошо поддаются лечению.
Заболевание почек может также возникнуть в результате основного заболевания, такого как высокое кровяное давление или диабет.В таких случаях врач назначит лекарства, чтобы справиться с этими заболеваниями и замедлить заболевание почек.
В некоторых случаях хроническое заболевание почек может прогрессировать до почечной недостаточности. На этом этапе человеку потребуется диализ или пересадка почки.
8. Побочные эффекты лекарств
В некоторых случаях лекарства могут вызвать отек лодыжек или ног человека. Некоторые лекарства, которые могут вызвать отек как побочный эффект, включают:
Если человек испытывает побочные эффекты от своих лекарств, ему следует поговорить с врачом.Врач может посоветовать снизить дозировку лекарства или вообще перейти на другое лекарство.
Люди не должны прекращать принимать лекарства без разрешения своего врача.
Упражнения, другие причины и лечение
Опухшие руки часто раздражают и неприятны. Никто не хочет чувствовать, что их кольца обрезают их кровообращение. Отек, также известный как отек, может произойти в любом месте тела. Это обычно наблюдается в руках, руках, ногах, лодыжках и ногах.
Отек возникает, когда лишняя жидкость попадает в ткани вашего тела. Это может быть вызвано несколькими причинами, включая жару, физические упражнения или заболевания. Хотя опухшим рукам обычно не о чем беспокоиться, иногда они могут быть признаком основного заболевания, которое нуждается в лечении.
Физические упражнения увеличивают приток крови к сердцу, легким и мышцам. Это также может уменьшить приток крови к вашим рукам, делая их более прохладными. Иногда кровеносные сосуды в ваших руках будут противодействовать этому, открываясь, что может сделать ваши руки опухшими.
Кроме того, тренировка заставляет ваши мышцы производить тепло. В ответ ваше тело выталкивает кровь к сосудам, ближайшим к поверхности вашего тела, чтобы избавиться от тепла. Этот процесс заставляет вас потеть, но он также может вызвать опухание рук.
В большинстве случаев распухшие руки при выполнении упражнений не о чем беспокоиться. Однако, если вы спортсмен на выносливость, это может быть признаком гипонатриемии. Это относится к низким уровням натрия в крови. Если у вас гипонатриемия, вы, вероятно, испытаете тошноту и спутанность сознания.
Вот несколько шагов, которые вы можете предпринять, чтобы уменьшить отеки на руках во время тренировки:
- Снимите все свои украшения перед тренировкой.
- Делайте круги рук во время тренировки.
- Раздвиньте пальцы и несколько раз сожмите их в кулак во время тренировки.
- Поднимите руки после тренировки.
Когда вы внезапно подвергаетесь воздействию необычно высоких температур, ваше тело может изо всех сил пытаться остыть. Обычно ваше тело толкает теплую кровь к поверхности вашей кожи, где она охлаждается потоотделением. В жаркие и влажные дни этот процесс может работать неправильно. Вместо этого жидкость может накапливаться в ваших руках вместо испарения через пот.
Другие симптомы экстремального теплового воздействия включают:
- сыпь
- повышение температуры тела
- головокружение или обморок
- путаница
Ваше тело может занять несколько дней, чтобы привыкнуть к жаркой погоде. Как только это произойдет, ваша опухоль должна исчезнуть. Вы также можете попробовать использовать вентилятор или осушитель для облегчения.
Ваше тело поддерживает тонкий баланс соли и воды, который легко нарушить. Ваши почки фильтруют вашу кровь в течение всего дня, выводя токсины и нежелательную жидкость и отправляя их в мочевой пузырь.
Потребление слишком большого количества соли затрудняет удаление нежелательной жидкости почками. Это позволяет жидкости накапливаться в вашей системе, где она может накапливаться в определенных областях, включая ваши руки.
Когда жидкость накапливается, ваше сердце работает больше, чтобы циркулировать кровь, что повышает кровяное давление. Высокое кровяное давление создает дополнительное давление на ваши почки и препятствует их фильтрации жидкости.
Соблюдение диеты с низким содержанием натрия может помочь восстановить правильный баланс.
Лимфедема – отек, вызванный скоплением лимфатической жидкости.Это состояние наиболее распространено среди людей, у которых были удалены или повреждены лимфатические узлы во время лечения рака.
Если у вас были удалены лимфатические узлы из подмышечной впадины во время лечения рака молочной железы, у вас более высокий риск развития лимфедемы в руках через месяцы или годы после лечения. Это известно как вторичная лимфедема.
Вы также можете родиться с первичной лимфедемой, хотя чаще она бывает на ногах, чем на руках.
Другие симптомы лимфедемы включают в себя:
- отек и боль в руке или руке
- ощущение тяжести в руке
- онемение в руке или руке
- кожа чувствует себя плотно или туго на руке
- ювелирные украшения, кажется, быть слишком плотным
- уменьшенная способность сгибать или двигать рукой, кистью или запястьем
Хотя лекарство от лимфедемы не излечивается, лимфодренажный массаж может помочь уменьшить отечность и предотвратить накопление жидкости.
Преэклампсия – это состояние, при котором артериальное давление повышается и вызывает дисфункцию других органов. Это часто после 20 недель беременности, но иногда может произойти раньше во время беременности или даже после родов. Это серьезное состояние, которое может быть опасным для жизни.
Определенное количество отеков ожидается во время беременности, особенно в ваших руках и ногах. Однако внезапное повышение артериального давления из-за преэклампсии может вызвать задержку жидкости и быстрое увеличение веса. Если вы беременны и испытываете какие-либо из следующих симптомов с опухшими руками, немедленно обратитесь к врачу:
- боль в животе
- сильные головные боли
- видя пятна
- изменение рефлексов
- меньше мочеиспускания или совсем не
- кровь в моче
- головокружение
- чрезмерная рвота и тошнота
Псориатический артрит – это тип артрита, который поражает людей, страдающих псориазом.Псориаз является заболеванием кожи, отмеченным красными пятнами чешуйчатой кожи. У большинства людей сначала диагностируют псориаз, но симптомы артрита могут начаться до появления кожных симптомов.
Псориатический артрит может повлиять на любую часть вашего тела. Он часто поражает пальцы рук, ног, ступни и поясницу. В частности, ваши пальцы могут сильно распухнуть и стать похожими на колбасу. Вы также можете заметить отек пальцев до появления каких-либо признаков боли в суставах.
Другие симптомы псориатического артрита включают:
- болезненные и опухшие суставы
- теплые на ощупь суставы
- боль в задней части пятки или подошве стопы
- боль в пояснице
Есть нет лекарства от псориатического артрита.Лечение направлено на борьбу с болью и воспалением, обычно с помощью нестероидных противовоспалительных препаратов или инъекций стероидов.
Ангионевротический отек вызван аллергической реакцией на то, с чем вы контактировали. Во время аллергической реакции в кровь попадают гистамин и другие химические вещества. Это может вызвать внезапный отек под кожей, с крапивницей или без нее. Это обычно влияет на ваши губы и глаза, но также может появляться в ваших руках, ногах и горле.
Ангионевротический отек очень похож на ульи, но это происходит только под поверхностью вашей кожи.Другие симптомы включают в себя:
- большой, толстый, твердый рубец
- отек и покраснение
- боль или тепло в пораженных областях
- отек в слизистой оболочке глаза
Ангиодистрофия обычно проходит сама по себе. Его симптомы также можно лечить с помощью пероральных антигистаминных препаратов.
Распухшие руки могут быть неудобны, но обычно им не о чем беспокоиться. Попробуйте внести несколько изменений в образ жизни и посмотреть, поможет ли это. Если вы беременны или ранее удалили лимфатические узлы, поговорите со своим врачом.У вас может быть преэклампсия или лимфедема.
Ваши ноги выглядят так, как будто они принадлежат Stay Puft Зефир Человек. Что может происходить?
Клиника Кливленда является некоммерческим академическим медицинским центром. Реклама на нашем сайте помогает поддержать нашу миссию. Мы не поддерживаем продукты или услуги не Cleveland Clinic. политика
Хороший вопрос, но на него нелегко ответить.«Сотня разных вещей может вызвать опухание ног», – говорит сосудистый хирург Фрэнсис Капуто, доктор медицины. И эти вещи могут варьироваться от ничего особенного до очень серьезного.
Когда вы должны быть обеспокоены? Мы поговорили с доктором Капуто для краткого изложения некоторых распространенных причин отеков ног – и если им нужен отдых для ног или визит к врачу.
При легком отеке ноги
Если вы целый день были на ногах, нередко бывали отеки на ступнях или ногах. То же самое, если вы часами сидите в машине или в самолете.Этот отек, называемый отеком, возникает, когда жидкость накапливается в ногах и ступнях. Это чаще встречается у людей с избыточным весом или беременных, но может случиться с кем угодно.
Чтобы избежать отеков, ограничьте количество соли в своем рационе. Когда ты путешествовать, часто вставать, чтобы растянуть и двигаться. Если у вас легкая припухлость и хотите снять пух, пойти на прогулку, сделать несколько лодыжек или поддержать ноги на подушки.
Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) – это тромб, который образуется в вене тела, обычно (но не всегда) в области таза, бедра или голени.Типичные симптомы ТГВ включают в себя:
- Отечность на одной ноге, иногда сопровождающаяся на ощупь красной или теплой кожей.
- Боль или нежность в ноге.
- Увеличенные вены у поверхности кожи.
Люди с состоянием, называемым синдромом Мей-Турнера (MTS), имеют более высокий риск ТГВ. Артерия в ноге давит на близлежащую вену, делая вероятность образования тромбов в левой ноге.
Если сгусток вырвется на свободу, он может попасть в легкие и заблокировать кровоток, что приведет к легочной эмболии – очень серьезная ситуация.Признаки легочной эмболии появляются на груди, а не на ногах:
- Внезапная одышка.
- Боль в груди или спине.
- Кашель.
- Головокружение.
- Быстрое сердцебиение.
Если вы испытываете признаки ТГВ или легочной эмболии, поднимать ноги недостаточно. Важно немедленно обратиться за лечением.
Венозная недостаточность
Иногда вены в ногах могут стать ослабленными.Когда это происходит, кровь не так легко возвращается к сердцу. В результате вы можете развить варикозное расширение вен и накопление жидкости в ногах. Венозная недостаточность иногда развивается у людей, у которых в прошлом была ТГВ.
лимфедема
Лимфедема возникает, когда лимфатические узлы организма не фильтруют лимфатическую жидкость так, как должны. Когда это происходит, это может вызвать отек одной или нескольких конечностей, от легкой до драматической.
Лимфедема иногда возникает у людей, у которых была лимфа узлы удалены для лечения рака.Но это может повлиять на других, чьи лимфатические узлы повреждены или работают ненадлежащим образом по другим причинам.
Болезни сердца, почек и печени
Когда органы работают не так, как должны, жидкость может нарастить в ногах. Застойная сердечная недостаточность, заболевания почек и печени болезнь может вызвать отек.
Если у вас есть какое-либо из этих условий и вы заметили новое или постоянные отеки на ногах, сообщите об этом врачу.
Когда искать лечение отека ног
Множество других заболеваний также может вызвать отеки ног, включая инфекции, травмы и такие заболевания, как артрит.Если отечность не слишком драматична и проходит через день или около того, вероятно, больше нечего терять сон. Но если это случается чаще, длится дольше, затрагивает только одну ногу или сочетается с другими симптомами, разумно дать возможность врачу вмешаться.
«Опухшие ноги часто являются признаком большей проблемы», – говорит Доктор Капуто. «Если у вас отек ног, вы должны быть проверены вашим врач первичной помощи, чтобы выяснить, что происходит.
,Отекшая челюсть может быть вызвана комом или опуханием на или около вашей челюсти, что делает ее более полной, чем обычно. В зависимости от причины ваша челюсть может ощущаться жесткой или у вас могут быть боли и нежность в челюсти, шее или лице.
Существует целый ряд возможных причин опухания челюсти, от опухших желез на шее или челюсти, вызванных вирусом, таким как простуда, до более серьезных заболеваний, таких как эпидемический паротит. Хотя рак встречается редко, он также может вызвать опухание челюсти.
В некоторых случаях отек является признаком тяжелой аллергической реакции, называемой анафилаксией, которая требует срочной медицинской помощи.
Неотложная медицинская помощьПозвоните в 911 или в местную службу неотложной помощи или обратитесь в ближайшее отделение неотложной помощи, если вы или кто-либо другой испытываете внезапное отекание лица, рта или языка, сыпь и затрудненное дыхание.
Вот возможные причины опухшей челюсти и другие симптомы, которые могут помочь вам сузить ее.
Набухшие железы
Ваши железы или лимфатические узлы могут вздуться в ответ на инфекцию или заболевание.Опухшие узлы, как правило, расположены близко к виду инфекции.
Опухшие железы на шее – обычные признаки простуды. Железы также могут опухать из-за бактериальных инфекций, которые требуют антибиотиков.
Опухшие железы, вызванные инфекцией, могут быть нежными на ощупь, а кожа над ними может выглядеть красной. Они обычно возвращаются к норме, когда инфекция проходит. Опухшие узлы, вызванные раком, такие как неходжкинская лимфома, имеют тенденцию быть твердыми и фиксированными на месте и длятся дольше, чем четыре недели.
Травма или травма
Травма или травма от падения или удара по лицу могут привести к опуханию челюсти. У вас также могут быть боли в челюсти и синяки. Сломанная или вывихнутая челюсть, которая требует немедленного лечения, может затруднить открытие или закрытие рта.
Вирусные инфекции
Вирусные инфекции, такие как простуда или мононуклеоз, могут привести к опуханию лимфатических узлов на шее. Если ваша опухшая челюсть вызвана вирусной инфекцией, вы, вероятно, испытаете другие симптомы, такие как:
Бактериальные инфекции
Некоторые бактериальные инфекции могут вызывать опухание лимфатических узлов на вашей шее, например, воспаление горла и бактериальный тонзиллит.
Другие симптомы бактериальной инфекции включают:
Абсцесс зуба
Абсцесс зуба возникает, когда бактерии проникают в пульпу вашего зуба и вызывают образование гнойного кармана.
Абсцесс зуба – серьезное заболевание. При отсутствии лечения инфекция может распространиться на кость челюсти, другие зубы и другие ткани. Если вы считаете, что у вас есть абсцесс зуба, обратитесь к стоматологу как можно скорее.
Симптомы абсцесса включают в себя:
- интенсивная пульсирующая зубная боль
- боль, которая распространяется на ухо, челюсть и шею
- опухшая челюсть или лицо
- красные и опухшие десны
- лихорадка
удаление зуба
Удаление зуба или удаление зуба может быть выполнено из-за чрезмерного разрушения зубов, заболеваний десен или скученности зубов.
Боль и отек нормальны в первые дни после удаления. У вас также могут быть синяки. Принятие обезболивающих и применение льда может помочь при восстановлении после удаления зуба.
Перикоронит
Перикоронит – это инфекция и отек десен, возникающие, когда зуб мудрости не входит или только частично прорезается.
Легкие симптомы включают болезненную опухшую ткань десны вокруг пораженного зуба и накопление гноя. При отсутствии лечения инфекция может распространиться на горло и шею, вызывая отеки на лице и челюсти, а также увеличенные лимфатические узлы на шее и челюсти.
Тонзиллит
Миндалины – это лимфатические узлы, расположенные с каждой стороны задней части горла. Тонзиллит – это инфекция миндалин, которая может быть вызвана вирусом или бактериями.
Очень сильное воспаление горла с опухшими лимфатическими узлами в области шеи и челюсти – распространенные симптомы тонзиллита. Другие симптомы включают в себя:
Свинка
Свинка – это заразная вирусная инфекция, которая начинается с лихорадки, мышечных болей и головной боли. Отек слюнных желез также распространен и вызывает опухшие щеки и опухшие челюсти.Ваши три основные пары слюнных желез расположены на каждой стороне вашего лица, чуть выше челюсти.
Другие симптомы могут включать усталость и потерю аппетита. В тяжелых случаях может возникнуть отек мозга, яичников или яичек.
Вакцинация может предотвратить эпидемический паротит.
Проблема слюнных желез
На слюнные железы может влиять ряд заболеваний, включая инфекции, аутоиммунные заболевания и рак. Наиболее распространенные проблемы возникают, когда воздуховоды забиты, что препятствует правильному дренажу.
Заболевания слюнных желез и другие проблемы включают в себя:
- камни слюнных желез (сиалолитиаз)
- инфекция слюнных желез (сиаладенит)
- вирусных инфекций, таких как эпидемический паротит
- раковых и нераковых опухолей
- синдром Шегмуна, аутоиммунный синдром расстройство
- неспецифическое увеличение слюнных желез (сиаладеноз)
Болезнь Лайма
Болезнь Лайма – серьезная бактериальная инфекция, передающаяся через укус зараженных клещей.
Симптомы болезни Лайма часто начинаются с:
- лихорадка
- головная боль
- сыпь бычьего глаза
- опухшие лимфатические узлы
При отсутствии лечения инфекция может распространиться на ваши суставы, сердце и нервную систему.
Миалгический энцефаломиелит (синдром хронической усталости)
Миалгический энцефаломиелит (синдром хронической усталости) (ME / CFS) представляет собой расстройство, характеризующееся хронической усталостью, которая не связана ни с каким основным заболеванием.Это затрагивает до 2,5 миллионов взрослых в Соединенных Штатах.
Симптомы ME / CFS включают:
- усталость
- туман головного мозга
- необъяснимая боль в мышцах или суставах
- увеличенные лимфатические узлы в области шеи или подмышек
Сифилис
Сифилис является серьезной бактериальной инфекцией, обычно распространяемой через половой контакт. Состояние развивается поэтапно, часто начиная с развития раны, называемой шанкром в месте инфекции.
На вторичной стадии сифилис может вызвать боль в горле и опухшие лимфатические узлы на шее. Другие симптомы могут включать сыпь во всем теле, лихорадку и мышечные боли.
Ревматоидный артрит
Ревматоидный артрит (РА) является распространенным хроническим дегенеративным заболеванием, которое вызывает отек, боль и скованность в суставах. Первым признаком состояния обычно является покраснение и воспаление определенных суставов.
У некоторых людей с РА появляются опухшие лимфатические узлы и воспаление слюнных желез.Воспаление височно-нижнечелюстного сустава (ВНЧС), который соединяет нижний сустав с черепом, также является распространенным явлением.
Lupus
Lupus – это аутоиммунное заболевание, которое вызывает воспаление и широкий спектр симптомов, которые могут поражать любую часть тела. Симптомы могут приходить и уходить и варьироваться по степени тяжести. Отек лица, рук, ног и ступней являются распространенными ранними признаками волчанки.
Другие распространенные симптомы включают в себя:
- болезненные или опухшие суставы
- раны рта и язвы
- опухшие лимфатические узлы
- сыпь в форме бабочки на щеках и в носу
стенокардия Людвига
ангина Людвига является редкой бактериальной кожей инфекция на полу рта, под языком.Это часто развивается после абсцесса зуба или другой инфекции рта или раны. Инфекция вызывает отек языка, челюсти и шеи. Вы также можете испытывать слюнотечение, проблемы с речью и жар.
Необходимо незамедлительное медицинское лечение, потому что отек может стать достаточно сильным, чтобы заблокировать дыхательные пути.
Некоторые лекарства
Хотя и редко, некоторые лекарства могут вызвать опухание лимфатических узлов. К ним относятся противосудорожные препараты фенитоин (Dilantin, Phenytek) и препараты, используемые для профилактики малярии.
Рак
Рак полости рта и ротоглотки, который начинается во рту или в горле, может вызвать отек челюсти. Другие виды рака могут распространяться на кость челюсти или на лимфатические узлы шеи и челюсти, вызывая отек.
Симптомы рака различаются в зависимости от типа, местоположения, размера и стадии.
Другие распространенные признаки рака полости рта и ротоглотки включают:
- рана во рту или на языке, которая не излечивает
- постоянная боль в горле или во рту
- ком в щеку или шею







































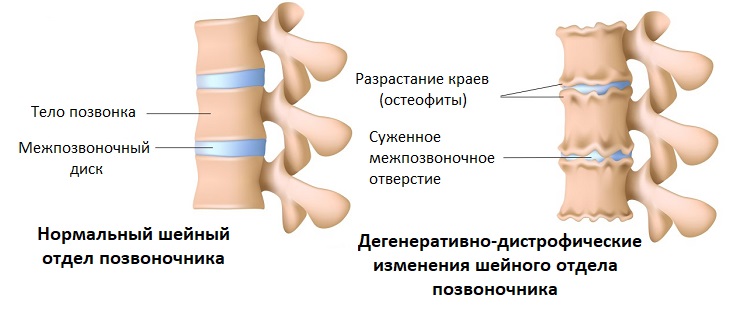
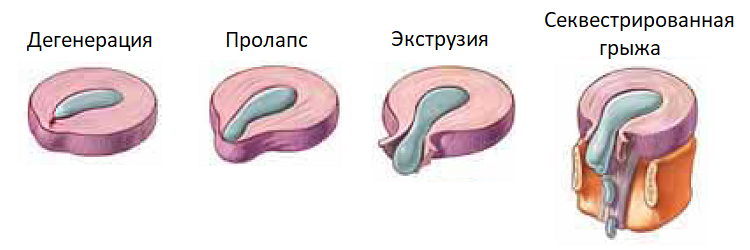 Стадии повреждения межпозвоночного диска
Стадии повреждения межпозвоночного диска Загрузка…
Загрузка…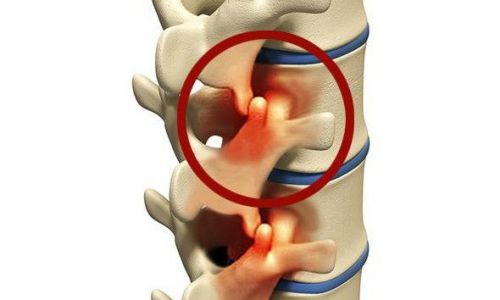
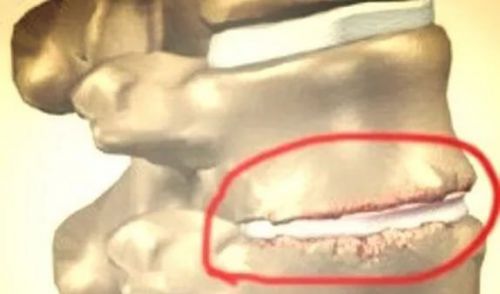




 Пластырь от кашля Доктор Перец
Пластырь от кашля Доктор Перец
 При высокой температуре тела использовать перцовый пластырь нельзя
При высокой температуре тела использовать перцовый пластырь нельзя Нельзя пренебрегать правилами использования перцового пластыря
Нельзя пренебрегать правилами использования перцового пластыря Чтобы безболезненно отклеить пластырь, необходимо смазать кожу вокруг него маслом
Чтобы безболезненно отклеить пластырь, необходимо смазать кожу вокруг него маслом Варианты мест для наклеивания пластыря от кашля
Варианты мест для наклеивания пластыря от кашля
 Места наложения перцового пластыря
Места наложения перцового пластыря Перцовый пластырь при болях в суставах
Перцовый пластырь при болях в суставах













 Пластырь изготавливается на основе натуральных компонентов, которые оказывают положительное воздействие на организм. Состав может варьироваться в зависимости от производителя, в основном в него входят такие вещества:
Пластырь изготавливается на основе натуральных компонентов, которые оказывают положительное воздействие на организм. Состав может варьироваться в зависимости от производителя, в основном в него входят такие вещества: Подготавливаем кожу. Чтобы пластырь хорошо держался, нужно обезжирить участки его нанесения. Для этого подойдут спиртосодержащие настойки, одеколон или медицинский спирт. После обработки кожи ее нужно тщательно вытереть полотенцем.
Подготавливаем кожу. Чтобы пластырь хорошо держался, нужно обезжирить участки его нанесения. Для этого подойдут спиртосодержащие настойки, одеколон или медицинский спирт. После обработки кожи ее нужно тщательно вытереть полотенцем. Грудь и спина. Использовать перцовый пластырь при сильном кашле можно по аналогии с горчичниками. Размещаем его на груди и спине согласно инструкции и ждем положительных изменений.
Грудь и спина. Использовать перцовый пластырь при сильном кашле можно по аналогии с горчичниками. Размещаем его на груди и спине согласно инструкции и ждем положительных изменений. Несмотря на то, что в состав пластыря входят природные активные вещества, он может быть полностью запрещен к применению в некоторых случаях. Перед использованием средства консультация с врачом обязательна. Специалист поможет убедиться в отсутствии противопоказаний и назначит вам медикаментозную терапию. При лечении соблюдайте такие меры предосторожности:
Несмотря на то, что в состав пластыря входят природные активные вещества, он может быть полностью запрещен к применению в некоторых случаях. Перед использованием средства консультация с врачом обязательна. Специалист поможет убедиться в отсутствии противопоказаний и назначит вам медикаментозную терапию. При лечении соблюдайте такие меры предосторожности: Препарат не используют, когда на обрабатываемых зонах развита гиперпигментация или есть родинки, это может вызвать побочные действия.
Препарат не используют, когда на обрабатываемых зонах развита гиперпигментация или есть родинки, это может вызвать побочные действия.
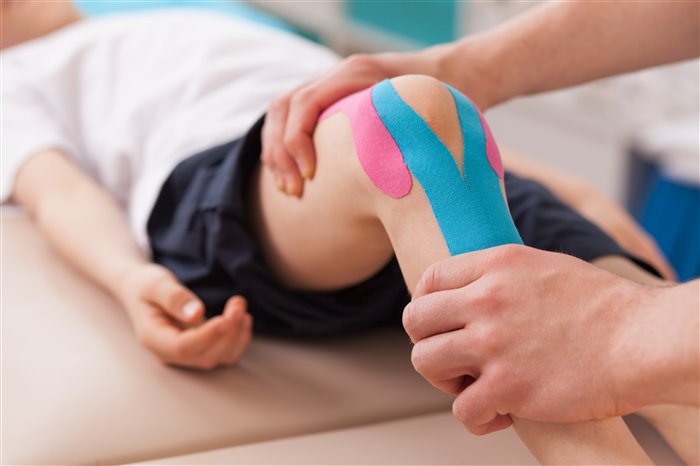

















 Наши позвонки, хрящи, связки постоянно испытывают нагрузки. В особой степени это касается людей, чей труд связан с ношением или поднятием тяжестей. Сюда же можно отнести постоянно сидящих за компьютером работников, так называемый «офисный планктон». Неправильная осанка, сколиоз, разрушение межпозвонковых дисков, вызванное отсутствием подвижности, всё это начало развития остеохондроза, который рано или поздно приводит к болезненным симптомам и ограниченности движения.
Наши позвонки, хрящи, связки постоянно испытывают нагрузки. В особой степени это касается людей, чей труд связан с ношением или поднятием тяжестей. Сюда же можно отнести постоянно сидящих за компьютером работников, так называемый «офисный планктон». Неправильная осанка, сколиоз, разрушение межпозвонковых дисков, вызванное отсутствием подвижности, всё это начало развития остеохондроза, который рано или поздно приводит к болезненным симптомам и ограниченности движения. Турник служит отличной профилактической мерой по устранению любых намёков на шейный остеохондроз. Довольно повисеть на нём несколько минут в день.
Турник служит отличной профилактической мерой по устранению любых намёков на шейный остеохондроз. Довольно повисеть на нём несколько минут в день. Сроки пребывания пациента на больничном:
Сроки пребывания пациента на больничном:


 Как только человек научился передвигаться в вертикальном положении, весь позвоночник стал испытывать серьёзную нагрузку, в особенности это касается поясничного отдела, каждый второй в течение жизни испытывает боли в спине или шее.
Как только человек научился передвигаться в вертикальном положении, весь позвоночник стал испытывать серьёзную нагрузку, в особенности это касается поясничного отдела, каждый второй в течение жизни испытывает боли в спине или шее. Если обострения при этом синдроме часто повторяются (несколько раз в год), а больной занимается тяжёлым физическим трудом, врач будет настоятельно рекомендовать сменить вид деятельности и перейти на более лёгкую работу. Для тех, чья профессия связана с длительным сидячим положением, частые приступы – это сигнал, чтобы начать проводить активно профилактические мероприятия и продлить период больничного листа.
Если обострения при этом синдроме часто повторяются (несколько раз в год), а больной занимается тяжёлым физическим трудом, врач будет настоятельно рекомендовать сменить вид деятельности и перейти на более лёгкую работу. Для тех, чья профессия связана с длительным сидячим положением, частые приступы – это сигнал, чтобы начать проводить активно профилактические мероприятия и продлить период больничного листа. Смещение межпозвоночных дисков приводит к параличу, нередко становится причиной смерти. Если своё природное положение изменит один из суставов шейного отдела, осложнения будут давать крайне тяжёлые последствия. Уменьшение высоты дисков из-за дегенеративных изменений позвоночника приводит к тому, что нервы и сосуды ещё больше сдавливаются. Такие процессы чреваты плачевными последствиями.
Смещение межпозвоночных дисков приводит к параличу, нередко становится причиной смерти. Если своё природное положение изменит один из суставов шейного отдела, осложнения будут давать крайне тяжёлые последствия. Уменьшение высоты дисков из-за дегенеративных изменений позвоночника приводит к тому, что нервы и сосуды ещё больше сдавливаются. Такие процессы чреваты плачевными последствиями.



 Как выглядит периартрит
Как выглядит периартрит Остеохондроз поясничного отдела
Остеохондроз поясничного отдела
















 Более высокие зарплаты обещают врачам за рубежом, поэтому некоторые белорусские медики эмигрируют в другие страны на ПМЖ. Такая проблема как отток медицинских кадров в Беларуси и правда есть
Более высокие зарплаты обещают врачам за рубежом, поэтому некоторые белорусские медики эмигрируют в другие страны на ПМЖ. Такая проблема как отток медицинских кадров в Беларуси и правда есть Выпускники медвузов, которые отучились на дневном бюджетном отделении, направляются на работу по распределению после прохождении стажировки (интернатуры) и обязаны отработать два года после ее прохождения
Выпускники медвузов, которые отучились на дневном бюджетном отделении, направляются на работу по распределению после прохождении стажировки (интернатуры) и обязаны отработать два года после ее прохождения




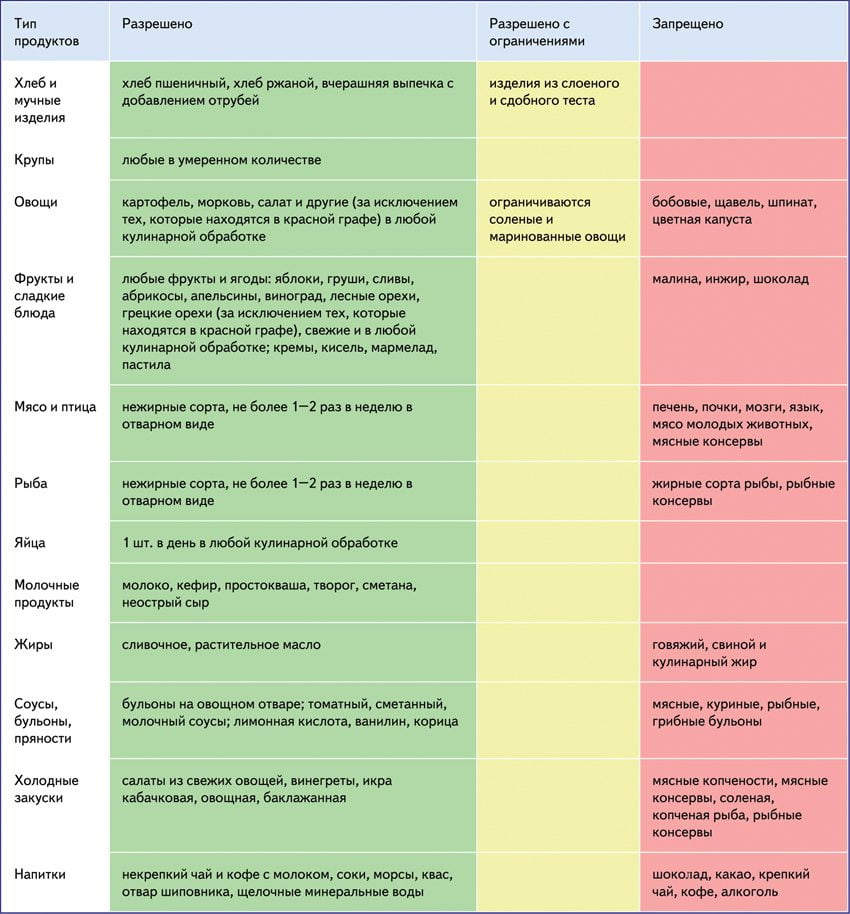

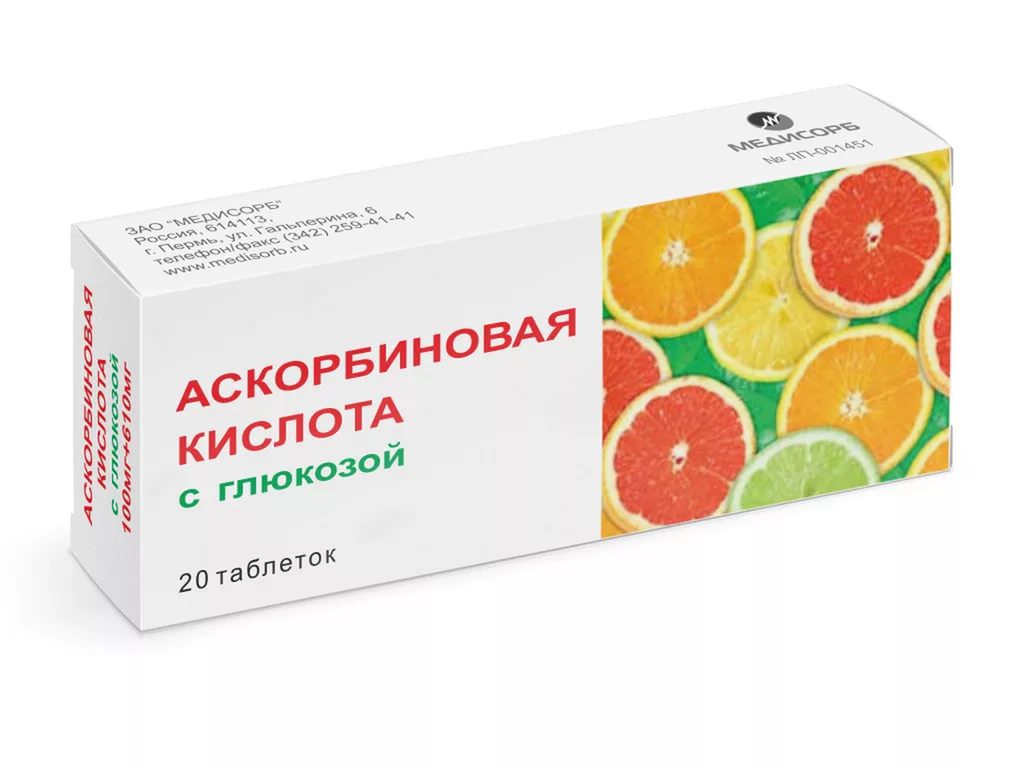






 Загрузка…
Загрузка…






 Витамин РР – соединение, существующее в двух формах: никотиновая кислота и никотинамид. Это единственный витамин, принятый в традиционной медицине за лекарство, благодаря своим чудодейственным свойствам.
Витамин РР – соединение, существующее в двух формах: никотиновая кислота и никотинамид. Это единственный витамин, принятый в традиционной медицине за лекарство, благодаря своим чудодейственным свойствам.

 Необходимо следить за тем, чтобы хоть какие-то из этих продуктов регулярно присутствовали на вашем столе.
Необходимо следить за тем, чтобы хоть какие-то из этих продуктов регулярно присутствовали на вашем столе.

 Не секрет, что представительницы прекрасного пола особое внимание уделяют своему внешнему виду. В попытках придать локонам красивый, ухоженный вид дамы не жалеют ни времени, ни средств. Говоря о том, для чего нужна женщинам никотиновая кислота, нельзя не упомянуть применение витамина В3 в качестве косметического средства для укрепления и стимуляции роста волос. Недорогое средство, продающееся практически в каждой аптеке, способствует пробуждению спящих волосяных луковиц, усиливает кровообращение в клетках кожи головы, а в тканях – обменные процессы. В результате предотвращается выпадение волос, локоны становятся заметно гуще и сильнее. Никотиновая кислота не сушит кожу даже при многократном применении.
Не секрет, что представительницы прекрасного пола особое внимание уделяют своему внешнему виду. В попытках придать локонам красивый, ухоженный вид дамы не жалеют ни времени, ни средств. Говоря о том, для чего нужна женщинам никотиновая кислота, нельзя не упомянуть применение витамина В3 в качестве косметического средства для укрепления и стимуляции роста волос. Недорогое средство, продающееся практически в каждой аптеке, способствует пробуждению спящих волосяных луковиц, усиливает кровообращение в клетках кожи головы, а в тканях – обменные процессы. В результате предотвращается выпадение волос, локоны становятся заметно гуще и сильнее. Никотиновая кислота не сушит кожу даже при многократном применении.