Дегенеративно дистрофические изменения шейного отдела позвоночника что это – Дегенеративно-дистрофические изменения шейного отдела позвоночника
Дегенеративно дистрофические изменения шейного отдела позвоночника
Дистрофические изменения шейного отдела позвоночника возникают по разным причинам. Неизменным остается одно – они легко приводят к протрузиям и грыжам межпозвоночных дисков, спондилезу, ухудшают качество жизни и снижают работоспособность. В запущенных случаях могут привести к инвалидности.


Содержание статьи
Как развиваются
Что такое дегенеративные патологические изменения шейного отдела? Это прямое последствие деформации позвонков, нервных окончаний и межпозвоночных дисков в шейном отделе. Чаще всего заболевание имеет возрастную природу. Старея, межпозвоночный диск перестает выдерживать давление, становится более плоским и менее эластичным. Из-за этого один позвонок начинает соприкасаться с другим и оба медленно стачиваются.
Нагрузка переходит с межпозвоночных дисков на суставы позвоночника, в особенности дугоотростчатые. Строение этих суставов не предполагает такого роста напряжения, и суставные хрящи начинают деформироваться. В них начинают впиваться кости. Результатом становится воспалительный процесс и раздраженные суставы.
Основной симптом дистрофических изменений один – боль, но проблемой может стать и большое количество других проявлений.


Симптоматика
Иногда симптомы появляются в тот момент, когда пациенту уже требуется серьезное лечение. В некоторых случаях последствиями дистрофических изменений в области шеи могут стать ишемический инсульт, серьезные проблемы с подвижностью либо координацией движений. На более или менее ранней стадии развития болезни вам помогут увидеть проблему следующие ее проявления:
- Становятся болезненными движения шеей и головой;
- Вы стали быстрее уставать;
- Ощущается мышечное напряжение, которое не уходит;
- Ослабели руки;
- Немеют либо чувствуют «мурашки» пальцы рук;
- Ухудшается чувствительность ладоней;
- Кружится голова;
- Шумит в ушах;
- Вы начинаете хуже слышать;
- Снижается острота зрения;
- Болит голова;
- Затруднена координация движений;
- Появляется тошнота без видимых причин;
- Учащаются приступы гипертонии.


Причины патологии
Дегенеративно-дистрофическое изменение шейного отдела позвоночника происходит по следующим причинам:
- Постоянное полусогнутое положение приводит к нежелательным растяжениям сгибающей мускулатуры спины;
- Малоподвижный образ жизни, длительная работа сидя или управление автомобилем еще сильнее снижает тонус мышц;
- Генетически обусловлены бывают аномально сформированные позвонки, ведущие к ранним деформациям и атрофии затронутых тканей;
Реже возникает по причинам:
- Нарушений гормонального фона;
- Травм;
- Патологических изменений сосудистой системы;
- Мышечных спазмов;
- Неправильного питания;
- Постоянного стресса;
- Метаболических расстройств в межпозвонковых дисках.


Разновидности патологии
Чаще всего встречается такое дегенеративное изменение, как остеохондроз шейного отдела позвоночника.
Синдром позвоночной артерии
При остеохондрозе шейного отдела болевой синдром может поначалу и не присутствовать, но быстро дают о себе знать проявления сдавленной позвоночной артерии. Кружится голова по утрам, мучают затылочные боли, шумит в ушах, тошнит, ухудшается зрение, может начаться приступ гипертонии.
Болевой синдром
Спазм мышц и сдавленные нервы раздражают нервные корешки, из-за чего нарушается связочное кровообращение, проявляется воспалительный процесс связок и их дистрофия. Пациента мучают боли в сочетании с ощущением сильного мышечного напряжения. Спазмы мышц вызывают болевой синдром, а он становится причиной еще более сильных спазмов.
Если сдавленным оказывается нерв в позвоночнике, начинается шейная мигрень. Боль при ней локализуется лишь с одной стороны головы, в темени или виске. Такие мигрени могут вызывать рвоту и тошноту.
Боль при шейной дистрофии может носить одновременно головной и кардиологический характер. Состояние пациента становится особенно тяжелым ввиду сильного сердцебиения, паники и озноба.


Миофасциальный синдром
В напряженных мускулах появляются плотные точки (триггеры). В симптоматику включаются не только болезненные ощущения – пациенту становится тяжело двигать головой.
Снижение чувствительности
Если защемлены или сдавлены нервные ткани, появляются онемение и чувство «мурашек по коже». Во многих случаях больные жалуются на холод в руках и синюшную окраску кистей. Стеноз позвоночного канала вызывает проблемы в работе органов таза.
Нарушения подвижности
При остеохондрозе может не только ухудшиться подвижность шейного отдела и развиться атрофия мышц. В некоторых случаях хребет наоборот становится нестабильным, проявляются патологические искривления. Происходит это по причине того, что мускулы и связки перестают хорошо поддерживать позвонки.
Методы диагностики
Дегенеративно-дистрофические изменения диагностируются в шейном отделе позвоночника специалистом-неврологом. Применяются следующие методы:
- Компьютерная томография;
- Рентген-исследование;
- МРТ.
МРТ на данный момент является наиболее эффективным способом диагностировать дистрофические изменения. Этот тип томографии дает возможность разглядеть патологию на самых первых этапах развития.
Лечение
Раз и навсегда вылечить дистрофические процессы шейного отдела не позволяют возможности современной медицины. Можно лишь попытаться замедлить процесс или остановить его, облегчить или свести на нет симптомы.
Старайтесь выполнять следующие рекомендации и примените указанные процедуры:
- В период обострения ограничьте физическую активность до минимума;
- Болевой синдром купируйте анальгетиками и противовоспалительными препаратами, миорелаксантами;
- Пользуйтесь согревающими компрессами и противовоспалительными гелями;
- С помощью витаминных комплексов улучшите свое кровообращение;
- Посещайте физиотерапевта и специалиста по иглоукалыванию;
- Занимайтесь лечебной физкультурой с соблюдением щадящего режима;
- Пройдите курс классического массажа шейной области.
Наилучший результат даст комбинирование медикаментов с грамотно выполненными лечебно-гимнастическими упражнениями и услугами квалифицированного массажиста. Обратите свое внимание на такую методику, как остеопатия. Попробуйте заняться китайской расслабляющей гимнастикой. Эти методы помогут вам приостановить развитие дистрофии шейной области позвоночника, облегчить симптоматику и самое важное – избежать осложнений.
В большинстве случаев дело обойдется консервативным лечением. Операция применяется лишь в ситуациях защемленной грыжи или хронического стеноза спинного мозга.
Осложнения
Особенно опасны дегенеративные изменения в этом отделе позвоночника тем, что поначалу могут и не иметь симптомов. Болевой синдром и снижение подвижности головы проявляются, когда профилактикой заниматься давно уже поздно. Перегрузка шейного отдела происходит поначалу неявно, медленно вызывает хроническое избыточное напряжение в мышцах. Со временем эти спазмы начинают усложнять метаболизм шеи и головы. Далее развиваются протрузии и грыжи, стеноз и спондилез. Позвоночник, обменные процессы которого ухудшились в районе шеи, начинает терять свои функции связывающего звена меж всеми физиологическими процессами. Симптомы рано или поздно появятся, проблема в том, что они могут говорить уже не только о самом заболевании, но и о его осложнениях.
Стеноз позвоночного канала
Положение позвонков по отношению друг к другу становится нестабильным. Чтобы вернуться в нормальное состояние, костная ткань начинает расти, образуя остеофиты. Они появляются в районе межпозвоночных дисков и дугоотросчатых суставов. Эти образования давят на позвоночный канал, иногда становясь причиной защемлений нервов. Пациент начинать чувствовать онемения и покалывающие боли в области, за которую отвечает этот нерв.
Межпозвоночные грыжи
Испытывая возрастающие нагрузки, фиброзные кольца, защищающие межпозвоночные диски, могут начать трескаться. Пульпозный центр межпозвоночных дисков может выйти наружу фиброзных колец – это явление и называется межпозвонковой грыжей. Боли проявляются в шее, отдают в руки, плечевую или лопаточную область. Если грыжа близка к спинному мозгу и нервным корням, возникнут неврологические патологии.
Спондилез
Это практически исключительно возрастная проблема, суть которой – в разрастании костной ткани вследствие процессов в стареющем позвоночнике. Появляются уже упомянутые остеофиты и вызывают сильные боли.


Профилактика
Ддзп шейного отдела позвоночника в большинстве случаев необратимы, поэтому с возрастом стоит уделить внимание методам их профилактики. Следите за своим рационом и лишними килограммами. Избыточная нагрузка на позвоночник быстрее всего приведет к возрастным деформациям.
Не пренебрегайте оздоравливающими физическими упражнениями. Укрепляя мускулатуру, вы облегчаете жизнь своему позвоночнику, а значит – и всему организму.
Старайтесь не попадать под сквозняки, избегайте переохлаждения. Низкая температура может стать причиной невралгии. Следите за положением своего тела. Не принимайте неудобных поз, держите позвоночник прямым. Не лежите долгое время, поместив голову на руку – в этом положении шейный отдел накапливает сильное напряжение.


Не поднимайте тяжести, избегайте большой нагрузки на организм. Не забывайте о том, что тяжелые вещи с пола всегда следует поднимать, выпрямив спину. Старайтесь не допускать патологических изменений шейного отдела, в случае появления изменения в шейном отделе поскорее начните лечение.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
pozvonochnik.guru
Дегенеративно-дистрофические изменения шейного отдела позвоночника: лечение, признаки
Боль в шее – это распространенное явление в современном мире. Основные причины болевого синдрома: перенапряжение, механическое повреждение или переохлаждение. Иногда болезненные ощущения возникают безо всяких причин. Так проявляются дегенеративно-дистрофические изменения шейного отдела позвоночника (ШОП).
Заболевания, провоцирующие патологические изменения шейных позвонков, чаще всего диагностируют у пациентов старше 30 лет. Существует множество факторов, которые провоцируют ДДИ (дегенеративно-дистрофические изменения). Они вызывают опасные осложнения: протрузии (повреждение волокон фиброзного кольца), грыжи межпозвоночных дисков, спондилез. Как следствие, качество жизни больного снижается, вплоть до инвалидизации. Чтобы лечение было эффективным, важно выявить причину патологических процессов и понять, какие из них нарушены.
Строение шейного отдела позвоночника
Шейный отдел состоит из 7 позвонков. Несмотря на то что этот участок меньше грудного и поясничного, он повергается большой нагрузке. ШОП считается самой подвижной частью позвоночного столба.
Справка. Суставы и межпозвоночные диски шейного отдела обеспечивают амортизирующую функцию, так как они довольно гибкие. С их помощью человек способен наклонять голову и разворачивать ее практически на 180°.
Характеристика шейного отдела:
- ШОП имеет большое количество кровеносных сосудов, через которые в мозг поступают питательные вещества и кислород. В полости позвоночного канала размещена артерия. При повреждении этого сосуда нарушается функциональность периферической, а также центральной нервной системы.
- В шейном отделе находится большое количество нервных каналов и спинной мозг, благодаря которым осуществляется иннервация различных органов, тканей. Они передают импульс, который обеспечивает правильную работу органов и конечностей. При сужении позвоночного канала возникают парестезии (онемение, покалывание) парез (снижение мышечной силы вследствие повреждения нервных путей), боль и т. д.
- С помощью межпозвонковых дисков осуществляются повороты и наклоны головы. Когда снижается гибкость, высота позвонка, нарушается его функциональность, появляются проблемы в шейной зоне позвоночника. По этой причине нарушается мозговое кровообращение, повышается вероятность церебральных осложнений.
Таким образом, даже незначительные патологические изменения позвонков могут вызвать сдавливание спинного мозга, а это грозит серьезными последствиями.
Патологические нарушения
Дегенеративно-дистрофические заболевания (ДДЗ) – это наиболее часто диагностируемые болезни позвоночного столба.

При дегенеративных изменениях ткани позвонков, дисков, связочного аппарата разрушаются, что грозит опасными осложнениями
При дегенерации разрушаются ткани позвонков, дисков, связочного аппарата, снижается их плотность, они деформируются. Как правило, такие заболевания развиваются на фоне возрастных изменений организма. Но в комбинации с дистрофией (нарушение обмена и кровоснабжения) ДДЗ могут возникать у молодых пациентов.
Ткани позвоночника становятся более плотными, формируются остеофиты (нарост на костной ткани), межпозвонковые диски (МПД) обезвоживаются, истончаются. Суставы тоже страдают от дефицита воды, как следствие, снижается гибкость, подвижность шейного отдела. Но больше всего ДДИ повреждают межпозвонковые диски, которые постепенно усыхают, теряют упругость, поэтому связь между позвонками нарушается.
Справка. Когда нагрузка из МПД переходит на суставные хрящи, то они начинают деформироваться. На них оказывают давление кости, что грозит воспалительным процессом и раздражением.
Заболевания, провоцирующие ДДИ
Дегенеративные нарушения ШОП проявляются остеохондрозом, спондилезом, патологической подвижностью позвонков, грыжей межпозвоночного диска, сужением позвоночного канала и т. д. Они протекают в хронической форме.
Остеохондроз – это наиболее распространенная патология позвоночника. На раннем этапе межпозвонковые диски начинают деформироваться, их высота уменьшается, связь между ними нарушается, они стачиваются. При отсутствии лечения они постепенно разрушаются. Часто патологический процесс затрагивает мышцы и связки.
Справка. Шейная часть позвоночника наиболее подвержена травмам, так как она подвижная, имеет слабые мышцы, а позвоночный канал узкий и пережимается при любом давлении. По статистике, часто шейный остеохондроз диагностируют у пациентов от 30 до 40 лет. Нередко ДДИ подвергаются позвонки поясничного отдела: L5-S1, L1-S1. Также встречаются формы поясничного остеохондроза на уровне сегментов L2-S1, L3-S1.
При шейном спондилезе дегенеративно-дистрофические нарушения продолжают развиваться. Особенности этой патологии: истончение МПД, их стирание друг о друга, формирование остеофитов. Выглядят они как шипы, расположенные вертикально, которые соединяют соседние позвонки.
При стенозе ШОП позвоночный канал сильно сужается вследствие нарушения связи позвонков. Тогда начинают формироваться остеофиты, которые сжимают позвоночный канал, защемляют нервные корешки. По этой причине нарушается иннервация рук, а также некоторых внутренних органов.
Межпозвоночные грыжи часто являются следствием остеохондроза. По мере возрастания нагрузки фиброзные кольца, которые защищают МПД, разрушаются. Пульпозное ядро сдавливает нервные корешки, кровеносные сосуды, спинной мозг. Тогда проявляется боль в области шеи, рук, плеч или верхней части спины.
Причины дегенерации и дистрофии
Существуют основные причины дегенеративных изменений ШОП:
- Нахождение в полусогнутом состоянии на протяжении длительного времени провоцирует нежелательное растяжение сгибающих мышц спины.
- Пассивный образ жизни, работа за компьютером, управление транспортными средствами вызывает гипотонус мышц.
- Наследственная предрасположенность, врожденные патологии строения позвонков.

Дегенеративные изменения шейной зоны возникают из-за того, что человек длительное время находится в полусогнутом положении
Чуть реже ДДИ шейного отдела провоцируют:
- Гормональный дисбаланс.
- Механические повреждения ШОП.
- Патологии сосудов в области шеи.
- Мышечные спазмы.
- Неправильное питание.
- Частые стрессы.
- Нарушения обмена веществ в межпозвоночных дисках.
- Инфекционно-воспалительные заболевания.
Около 80% людей целый день проводят в неестественном положении (полусогнутая спина). Это касается офисных работников, программистов, геймеров и т. д. У водителей ДДИ развиваются, так как они длительное время проводят за рулем. По этой причине мускулатура ослабляется, что и становится основной причиной патологических изменений позвонков шейного отела.
Справка. Вероятность ДДЗ повышается при неправильном питании, гормональном дисбалансе, заболеваниях эндокринных желез, патологиях кровеносной системы.
Симптоматика
На начальной стадии остеохондроза болезненные ощущения могут отсутствовать, однако они проявляются при сжатии позвоночной артерии. Признаки данного синдрома следующие:
- вертиго (кружится голова), особенно утром;
- головная боль, которая начинается с затылка;
- расстройства слуха, зрения;
- тошнота.
Из-за того, что нарушается мозговое кровообращение, возникает гипертония.
Вследствие спазма мускулатуры и сжатия нервов происходит раздражение нервных корешков. По этой причине нарушается кровообращение в связках, развивается воспалительный процесс и ДДИ. При этом болевой синдром довольно сильный, из-за чего усиливается мышечный спазм. Невралгия затылочного нерва быстро возникает и проходит. При этом тошнота отсутствует.
Из-за сжатия позвоночных нервов возникает шейная мигрень. Боль появляется с одной стороны (темень или висок). Мигрень часто сопровождается тошнотой, приступами рвоты, после которой не наступает облегчение.
Справка. При дегенеративных нарушениях нередко сочетается головная и сердечная боль. Определить этот синдром можно по таким симптомам: учащенное сердцебиение, панический страх, озноб, боль в сердце и голове.
По мере развития патологии болезненные ощущения иррадиируют в плечо, верхнюю часть спины, руку или грудь.
На поверхности напряженных мышц появляются триггеры (уплотнения). Тогда боль сопровождается ограничением подвижности шеи.
При защемлении и сжатии нервных тканей появляется ощущение онемения, покалывания или «ползанья мурашек». Руки больного холодеют, кожа приобретает синюшный оттенок. При сужении позвоночного канала шеи нарушается функциональность органов таза.
Нарушения двигательной активности могут быть умеренные или выраженные:
- ограничение подвижности шеи;
- уменьшение объема, перерождение мышц;
- патологическая подвижность позвонков;
- патологическое искривление ШОП (лордоз или кифоз).
Искривление позвоночного столба происходит по той причине, что ослабленные мышцы и связки не способны удерживать позвонки, которые соскальзывают.
Установление диагноза
При возникновении симптомов ДДИ шейного отдела нужно обратиться к неврологу.

МРТ считается наиболее информативным способом выявления дегенерации и дистрофии шейного отдела позвоночника
Чтобы определить вид, форму патологии, применяют следующие методы:
- Рентгенография шейного участка позвоночника.
- Компьютерная или магнитно-резонансная томография.
- Допплерография – исследование кровеносных сосудов и кровотока.
МРТ – это наиболее информативный метод выявления ДДЗ.
МР-картина дегенеративно-дистрофических изменений ШОП:
- сужение щели между позвонками;
- смещение позвонков или дисков;
- остеофиты;
- повреждение и разрыв фиброзного кольца;
- смещение пульпозного ядра.
Чтобы выявить заболевания эндокринных желез, сердца, сосудов, а также выявить расстройства метаболизма, проводят лабораторные исследования крови, мочи, делают электрокардиограмму.
Лечебные методы
На ранних стадиях заболеваний, когда отсутствуют необратимые изменения в хрящевой и костной ткани, проводят консервативное лечение. Больному назначают специальные медикаменты, ЛФК, физиотерапевтические процедуры, массаж. При этом он должен соблюдать все рекомендации лечащего врача, чтобы достичь положительного результата.
Важно. При сильном сужении позвоночного канала, сдавлении нервов, нарушении кровообращения назначают операцию. Без хирургического вмешательства не обойтись при наличии секвестрированной грыжи с фрагментами некротизированной ткани, а также при быстром разрушении позвонков, высокой вероятности инвалидизации больного.
Терапия проводится для достижения следующих целей:
- Снижение болезненных ощущений.
- Улучшение подвижности суставов.
- ·Укрепление мышечного корсета.
- Восстановление толщины и качества МПД.
- Устранение защемления артерий, нервов на фоне стеноза позвоночного канала.
Чтобы восстановить структуру шейной зоны позвоночника, а также устранить неприятные симптомы, применяют комплекс лекарственных средств:
- Нестероидные противовоспалительные препараты и болеутоляющие средства применяют для купирования воспалительного процесса, отека, болезненных ощущений. Для этой цели назначают Кетанол, Индометацин, Диклофенак, Найз и т. д.
- Миорелаксанты расслабляют гладкие мышцы, устраняют спазм (Толперизон, Баклофен, Сирдалуд).
- Хондропротекторы применяются в составе комплексной терапии заболеваний суставов. Они выпускаются в форме таблеток, порошка, капсул, которые восстанавливают гибкость хрящевых прокладок между позвонками. Для этой цели применяют Артра, Мовекс, Терафлекс Адванс, Хондроитин.
- Препараты с болеутоляющим, восстанавливающим, противовоспалительным эффектом в форме мазей и гелей (Амелотекс, Траумель С, Фастум, Вольтарен-эмульгель, Капсикам мазь, Долобене).
- Медикаменты, которые нормализуют кровообращение, а также улучшают состояние сосудов – Пирацетам, Аскорутин, Эуфиллин.
- Лекарственные средства на основе витаминов группы В, например, Мильгамма. Они предназначены для восстановления нервной регуляции (координирующее влияние нервной системы на клетки, ткани, органы).
Справка. При обострении дегенеративно-дистрофических заболеваний пациенту назначают медицинское приспособление, которое применяется для предоставления помощи суставам, например, воротник Шанца. Это мягкое приспособление из поролона, которое опоясывает шею и застегивается сзади на липучку. Эта шина разгружает ШОП, создавая комфортные условия для восстановления повреждений на этом участке. Кроме того, больной должен спать на ортопедической подушке с жесткими вставками.

Массаж улучшает обмен веществ в поврежденных тканях, расслабляет мышцы, устраняет спазм
Чтобы расслабить мускулатуру и улучшить обменные процессы в тканях шейной зоны позвоночника, назначают массаж. Процедуру проводит специалист в физкабинете.
Во время комплексной терапии применяют следующие альтернативные методы:
- Иглоукалывание – воздействие на специальные точки тонкими иглами.
- Остеопатия – это лечение ДДЗ руками врача.
- Подводное вытяжение позвоночника – это одновременное действие на больного теплой воды и тракции (процедура длительной вытяжки позвоночного столба на специальном приспособлении).
Кроме того, пациентам с дегенеративно-дистрофическими нарушениями шейного отдела позвоночника назначают физиотерапевтические процедуры:
- Ультразвуковая терапия – воздействие на поврежденный участок механических колебаний высокой частоты.
- Магнитотерапия – лечение с применением магнитного поля, после чего облегчается боль, устраняется воспалительный процесс, ускоряется регенерация тканей.
- Индуктотермия – метод электролечения с помощью переменного электромагнитного поля. После процедуры расширяются сосуды, ускоряет кровообращение, снижается артериальное давление.
- Лечение пиявками применяют для снижения боли, восстановления эластичности кровеносных сосудов, нормализации кровяного давления.
- Парафинолечение – воздействие на организм нагретым парафином, который улучшает кровообращение, устраняет спазм мышц.
- Ультрафиолетовое облучение – на пораженный участок воздействуют ультрафиолетовыми лучами, которые устраняют воспаление, убивают бактерии.
- Ионофорез – введение в пораженные ткани анальгетиков и противовоспалительных растворов через неповрежденную кожу с помощью постоянного гальванического тока.
Кроме того, пациенту назначают ЛФК. Врач составляет комплекс упражнений для каждого больного отдельно с учетом противопоказаний и степени тяжести патологии. Занятия нужно проводить в медленном темпе. Лечебная физкультура укрепляет мускулатуру, улучшает эластичность позвонков. Пациентам рекомендуется заниматься плаванием и аквааэробикой.
Читайте также:
Профилактические мероприятия
Каждый человек должен понимать, что с возрастом изнашивается ткань позвонков, хрящей, связок и мышц. Поэтому полностью предупредить ДДЗП невозможно. Профилактические мероприятия тормозят патологические изменения, поддерживают состояние гибких и твердых структур.
Чтобы максимально отстрочить дегенеративно-дистрофические изменения шейного отдела, нужно соблюдать следующие рекомендации:
- Каждое утро делать зарядку.
- Трижды или четырежды в неделю выполнять комплекс физических упражнений.
- Дозировать физические нагрузки во время занятий, так как существует риск микротравм шейных мышц.
- Употреблять продукты, богатые витаминами, минералами.
- Отказаться от крепкого кофе, чая, газированных, спиртных напитков.
- Отказаться от такой вредной привычки, как курение.
- Во время работы за компьютером периодически делать перерыв и выполнять зарядку.
- Разминать шею (наклоны головы) хотя бы 2 раза за день.
- Правильно сидеть за столом во время сидячей работы: спина, шея ровная, подбородок параллельно полу.
- Спать на ортопедическом матрасе и подушке.
- Защищать организм (в том числе шею) от переохлаждения.
- Избегать стрессовых ситуаций.
- Правильно поднимать тяжести.
- Пациентам старше 40 лет рекомендуется принимать витаминно-минеральные комплексы на основе кальция, магния, фосфора.
- Каждый день выпивать не менее 2 л фильтрованной воды для насыщения клеток влагой.
При появлении симптомов дегенеративно-дистрофических заболеваний шейного отдела нужно срочно обратиться к вертебрологу, ортопеду-травматологу или неврологу. Врач проведет необходимые исследования для установления точного диагноза и составит схему лечения. Самолечением категорически запрещено заниматься, так как больной может еще больше усугубить свое состояние. Важно помнить, что ДДЗ провоцируют опасные осложнения, вплоть до инвалидизации. Только при своевременном обращении за медицинской помощью и соблюдении указаний врача можно достичь успешных результатов.
elemte.ru
что это такое, признаки и лечение
От состояния позвоночника напрямую зависят не только опорно-двигательные функции, но также работоспособность большинства органов и здоровье человека в целом. Поэтому любые патологии, затрагивающие структуры позвоночника, могут нанести серьезный вред и даже привести к инвалидности.
Одной из таких патологий является собирательное понятие, которое подходит одновременно большому количеству болезней. Речь идет о дегенеративно-дистрофических изменениях шейного отдела позвоночника, которые также можно назвать ДДЗП. Сейчас речь пойдет том, что это такое, как и почему развивается, какой симптоматикой сопровождается и т. д.


Что это такое?
В большинстве случаев под словами дегенеративно-дистрофические изменения шейного отдела позвоночника (или любого другого), подразумевается проблема, с которой многие люди сталкиваются в преклонном возрасте. Такая длинная формулировка говорить о целом ряде проблем с позвоночником:
- Деформация позвонков.
- Повреждение межпозвоночных сегментов (дисков).
- Ущемление нервных окончаний.
- Сдавливание кровеносных сосудов.
ДДЗП шейного отдела позвоночника сопровождается постепенным обезвоживанием тканей, особенно хрящевых, из которых состоят межпозвоночные диски. Именно этот фактор, который в итоге приводит к снижению эластичности сегментов, влечет за собой перечисленные выше проблемы.
Как развивается?
Из-за обезвоживания тканей и снижению эластичности сегментов, диски не в состоянии справиться с оказываемым на них давлением, они все хуже выполняют возложенные на них функции, со временем стираются.
В этом случае происходит поражение позвоночника, ведь при стирании межпозвоночных дисков, позвонки начинают соприкасаться и стираться друг о друга. Процесс приводит не только к стачиванию позвонков и уменьшению расстояния между ними, что влечет за собой ущемление нервно-сосудистых сплетений. Позвонки постепенно деформируются, костные структуры еще больше повреждают межпозвоночные диски, это приводит к развитию устойчивого болевого синдрома, воспалительным процессам, нарушению подвижности и т. д.
Кроме того, патологический процесс при определенной стадии прогрессирования приводит к развитию осложнений. Речь идет об образованиях межпозвоночных грыж, протрузий, а также других заболеваний, вроде спондилеза. Стоит ли говорить, насколько в подобных случаях ухудшается качество жизни, постоянная боль в области шеи, скованность движений и описанные осложнения сильно усугубляют состояние здоровья.
Симптоматика
Теперь, когда вы имеете представление о том, что собой представляют дегенеративно-дистрофические изменения в шейном отделе позвоночного столба, пришло время поговорить о клинической картине данного патологического процесса.
Разумеется, в этом случае огромную роль играет стадия дегенеративно-дистрофических изменений, то есть насколько сильно проблема прогрессировала. Также важно учитывать ряд индивидуальных факторов вроде возраста пациента, сопутствующих болезней и прочего.
В целом же особенности симптоматических проявлений при ДДЗП таковы:
- Первым признаком проблемы, который появляется на начальной стадии заболевания и сигнализирует о его развитии, выступают болевые ощущения в области шеи. Изначально они незначительные, больше похожи на мышечную усталость, боли тянущие, тупые, но частые. Затем боль становится все более интенсивной и острой, сильным дискомфортом сопровождаются движения головой и любые физические нагрузки. Кроме того как в начале развития патологии, так и на поздних сроках, физические нагрузки провоцируют и усиливают болевой синдром.
- Боли в шее начинают отдавать в голову, что провоцирует полноценные приступы головных болей или мигрени.
- В области шеи, а также плечевом поясе, присутствует постоянное или систематическое ощущение мышечного напряжения. Это напряжение не отступает без вспомогательных средств и постоянно накапливается, что в итоге грозит мышечными спазмами.
- Шум в ушах, выражающийся в виде шипения, гудения, пульсаций, высокочастотного писка. Пациента отмечают, будто у них голова шумит, присутствуют головокружения, иногда зрительные проблемы (черные точки, вспышки и прочее).
- Прогрессирование патологического процесса приводит и к другим проблемам со слухом и зрением. Речь идет не о шуме, а об ухудшении зрительных и слуховых чувств. Подобные проблемы возникают вследствие сдавливания кровеносных сосудов и ухудшения кровоснабжения головного мозга.
- Вместе с упомянутыми головокружениями может накатывать тошнота, что говорить о нарушениях работы вестибулярного аппарата.
- Характерным признаком усугубления состояния становится покалывание кожи в ладонях и верхних конечностях в общем, мышечная слабость в руках, онемение, нарушение координации движений, хватательных рефлексов и т.д. Все эти клинические признаки указывают на ущемление нервных окончаний.
Кроме того, развития патологического процесса сказывается на общем самочувствии человека. Пациенты жалуются на повышенную утомляемость, систематическую усталость, сонливость, снижение работоспособности, ухудшение качества сна и прочее.
Причины патологии
Как уже было сказано ранее, основным предопределяющим факторов в развитии дегенеративно-дистрофических изменений в шейном отделе позвоночника является преклонный возраст. Объясняется это тем, что годами обменные процессы в организме замедляются, костные и хрящевые структуры изнашиваются, мышцы спины и шеи становятся менее эластичными и т. д. Помимо этого, можно выделить ряд более специфических причин и факторов развития патологии.
Рассмотрим список наиболее вероятных причин, приводящих к развитию ДДЗП:
- Сидячий и малоподвижный образ жизни – особенно это касается людей, который в силу профессии приходится подолгу сидеть в одном положении (водители, офисные работники). При постоянном статическом положении тела утрачивается мышечный тонус, что и становится основным факторов развития патологического процесса.
- Длительное сохранение полусогнутого положения, что также часто сопряжено с профессиональной занятостью. В этом случае происходит нарушение функционирования тех участков скелетной мускулатуры, которые ответственны за сгибание и разгибание спины. В итоге мышцы растягивают, принимают так называемую патологическую форму.
- Нельзя списывать со счетов генетический фактор развития ДДЗП. Прежде всего речь идет о врожденных аномалиях в строении позвоночного столба, изначальная деформация отдельных позвонков или вовсе отсутствие нескольких сочленений. Это приводит не только к ухудшению подвижности шеи, но также провоцирует раннее развитие ДДЗП.

 Выше описаны основные причины, однако, помимо них существуют также факторы, которые не вызывают проблемы напрямую, но способствуют их возникновению:
Выше описаны основные причины, однако, помимо них существуют также факторы, которые не вызывают проблемы напрямую, но способствуют их возникновению:
- Физические повреждения позвоночника, то есть различные травмы в виде переломов, ушибов, растяжений и т. д. При этом учитываются травмы не только в шейном отделе, хотя они с большей вероятностью приводят к ДДЗП на этом участке, но и в других отделах позвоночника.
- Серьезные гормональные нарушения и сбои.
- Несбалансированное питание.
- Частые стрессы, подверженность перепадам настроения, депрессивным состояниям.
- Мышечные спазмы ввиду сопутствующих проблем, например, нарушения осанки из-за сколиоза.
- Метаболические нарушения, затрагивающие костные структуры позвоночного столба и прочее.
Разновидности патологии

 Самым распространенным и в то же время одним из наиболее неприятных видов ДДЗП выступает остеохондроз шейного отдела позвоночного столба. Именно это заболевание характеризуется дегенеративно-дистрофическими нарушениями, которые впоследствии приводят к разрушению межпозвоночных дисков, смещению оси позвоночного столба, его повреждениями, образованию остеофитов и т. д.
Самым распространенным и в то же время одним из наиболее неприятных видов ДДЗП выступает остеохондроз шейного отдела позвоночного столба. Именно это заболевание характеризуется дегенеративно-дистрофическими нарушениями, которые впоследствии приводят к разрушению межпозвоночных дисков, смещению оси позвоночного столба, его повреждениями, образованию остеофитов и т. д.
Несмотря на то что данная разновидность ДДЗП является самой распространенной и массовой, важно знать и о других видах патологического процесса. Более того, многие иные разновидности могут быть спровоцированы прогрессированием спондилеза, остеохондроза и т. д.
Синдром позвоночной артерии

 Как уже говорилось ранее, дегенеративно-дистрофические нарушения со временем приводят к ущемлению сосудов. В этом случае одной из наиболее серьезных проблем является синдром позвоночной артерии, при котором сдавливает крупный магистральный сосуд, расположенный в области шеи и отвечающий за кровообращение головного мозга.
Как уже говорилось ранее, дегенеративно-дистрофические нарушения со временем приводят к ущемлению сосудов. В этом случае одной из наиболее серьезных проблем является синдром позвоночной артерии, при котором сдавливает крупный магистральный сосуд, расположенный в области шеи и отвечающий за кровообращение головного мозга.
При этом пациенты жалуются на постоянные головные боли с локализацией в затылочной зоне, головокружения, тошноту, нарушения слуха и зрения, повышения артериального давления.
[stextbox id=’info’]Более подробно про синдром позвоночной артерии читайте по ссылке.[/stextbox]Болевой синдром
Болезненные ощущения сопровождают ДДЗП на всех стадиях, они же выступают основным клиническим признаком, которые по мере прогрессирования патологии только усугубляется.
Устойчивый и постоянный болей синдром развивается вследствие мышечных спазмов и разрушения межпозвоночных сегментов. Объясняется это сдавливанием нервных окончаний, нарушением кровообращения, воспалением и последующей спинной дистрофией связок, все эти факторы и вызывают боль.
Миофасциальный синдром
Характеризуется появлением уплотнений в и без того напряженных мышечных тканях. Основной особенностью синдрома являются затрудненные движения головой, но не столько из-за боли, как из-за упомянутых мышечных проблем.
[stextbox id=’info’]Читайте подробнее: миофасциальный синдром.[/stextbox]Снижение чувствительности
Речь идет об упомянутом симптоме, обусловленном ущемлением нервных окончаний и тканей. При этом человек ощущает покалывание в пальцах рук, а также чувствует онемение или беганье мурашек на коже верхних конечностей. Впоследствии нарушение иннервации усугубляются, отмечается частичная или даже полная утрата чувствительности в руках. Одной из причин снижения чувствительности является стеноз, сужение позвоночного канала.
Нарушения подвижности
Тяжелые формы дегенеративно-дистрофических изменений позвоночного столба в области шеи сопровождаются атрофией мышечных тканей на этом участке. В таких случаях непросто нарушает подвижность головы и шеи, как при миофасциальном синдроме, последствия могут быть куда серьезнее. При атрофии нарушается фиксация позвоночного столба мышечным корсетом, из-за чего происходят искривления позвоночника, позвонки сближаются друг с другом и т. д. Последствия могут быть непредсказуемыми.
Методы диагностики

 Для полноценного лечения необходимо четко установить степень прогрессирования дегенеративно-дистрофических изменений, для этого необходимо провести диагностику, в которую входят следующие методы обследования:
Для полноценного лечения необходимо четко установить степень прогрессирования дегенеративно-дистрофических изменений, для этого необходимо провести диагностику, в которую входят следующие методы обследования:
- Рентген.
- КТ – компьютерная томография.
- МРТ – магниторезонансная томография (данные МРТ являются наиболее исчерпывающими, из-за чего этот метод исследования считается самым информативным и перспективным).
Лечение
Полноценного лечения ДДЗП на сегодняшний день не существует, даже если МР-картина дегенеративных изменений шейного отдела позвоночника показывает, что патологический процесс находится на раннем этапе развития.
При своевременном обращении к врачу можно замедлить или даже временно приостановить процесс развития заболевания. Лечение дегенеративно дистрофических изменений подразумевает следующие действия:
- Максимальное ограничение физических нагрузок на момент обострения заболевания.
- Терапия медикаментозными средствами для купирования болей (анальгетики, спазмолитики, миорелаксанты, НПВП). Также врачом назначаются хондропротекторы и витаминные комплексы.
- В зависимости от результатов диагностики дегенеративных нарушений врач назначает посещение физиотерапевта для применения электрофореза, магнитотерапии, иглоукалывания и прочего.
- Очень важно регулярно проходить курс массажей у опытного и проверенного специалиста.
- Также диагноз ДДЗП требует регулярных и постоянных занятий лечебной физкультурой. В этом случае также очень важно заниматься со специалистом, который индивидуально разработает комплекс упражнений и будет следить за дозированием нагрузок.
Осложнения
Дегенеративно-дистрофические изменения в шейном отделе позвоночного столба опасны своей локализацией. Тут проходят сосуды и нервные окончания, связанные напрямую как с головным, так и со спинным мозгом, из-за чего осложнения могут быть очень серьезными.
Кроме того, не всегда патология проявляет себя сразу, в некоторых случаях пациент замечает проблему и обращается к врачу уже при появлении тяжелой симптоматики. Что же касается осложнений, они также весьма разнообразны, уделим внимание наиболее вероятным.
Стеноз позвоночного канала
Речь идет о разрастании остеофитов, которые со временем частично сдавливают канал шейного отдела позвоночника, где пролегает спинной мозг. Этот процесс опасен сдавливанием нервов, что грозит развитием серьезной неврологической симптоматики, нарушениями иннервации отдела, за который отвечает ущемленный нерв.
[stextbox id=’info’]Изучите более подробнее: остеофиты.[/stextbox]Межпозвоночные грыжи
Из-за неравномерного распределения нагрузок и дегенеративных процессов в межпозвоночных дисках, последние истончаются. Со временем может произойти прорыв внешней оболочки сегмента, что грозит возникновением грыжи шейного отдела.
[stextbox id=’alert’]Внимание! Грыжа считает также весьма опасным осложнением, ведь она не только доставляет массу дискомфорта, но также сдавливает нервные окончания и кровеносные сосуды.[/stextbox]Спондилез
В области межпозвонкового диска спондилез провоцирует разрастание костных тканей, то есть этот процесс обусловлен появлением остеофитов. Главным образом, это осложнение провоцирует сильные боли, но разрастается ткань межпозвоночных дисков преимущественно в преклонном возрасте.
Профилактика
Ввиду того что дегенеративно-дистрофические изменения в позвоночнике не поддаются полноценному лечению, заняться профилактикой болезни лучше заранее, уже в 30-40 лет. Для этого стоит помнить о факторах, способствующих развитию патологического процесса, а также придерживаться простых рекомендаций:
- Ведите здоровый и подвижный образ жизни.
- Занимайтесь спортом.
- Откажитесь от вредных привычек.
- Питайтесь правильно и полноценно.
- Спите на ровной и умеренно жесткой поверхности.
- Старайтесь избегать травм и чрезмерных нагрузок на позвоночник.
Развитие такого патологический процесс, как ДДЗП, требует обязательного обращению к врачу. При адекватном лечении, можно остановить или хотя бы заметно снизить скорость прогрессирования патологии. Но всегда лучше предупредить развития болезни, чем бороться с ее последствиями.
moipozvonochnik.ru
Дегенеративно-дистрофические изменения шейного отдела позвоночника

Дегенеративно-дистрофические патологии шейного отдела позвоночника развиваются на фоне пренебрежительного отношения к своему здоровью и образу жизни. Подобные изменения возникают на фоне деформации позвонков в шейном отделе и межпозвоночных дисков, разрыва или смещения нервных волокон, истощения кровеносных сосудов.
Лечение дегенеративно-дистрофических изменений в шейном отделе позвоночника – это сложный и длительный процесс, включающий несколько видов терапии и реабилитационных мер.
Что такое дегенеративно-дистрофические изменения шейного отдела позвоночника
Эта патология включает в себя целую группу проблем с позвоночником. Их провокаторами служат как внешние, так и внутренние факторы, их темпы развития индивидуальны для каждого пациента, перечень осложнений может включать в себя проблемы не только с позвоночником, но и с внутренними органами, кровоснабжением и функциональностью нервной системы.
Дегенеративно-дистрофические изменения в шейном отделе позвоночника могут развиваться на фоне:
- Остеохондроза с поражением пульпозного ядра межпозвоночных дисков;
- Спондилоартроза суставных тканей позвоночника;
- Спондилеза с характерными разрастаниями костных тканей;
- Нарушения темпов продуцирования суставной жидкости в области позвоночника;
- Образования одной или нескольких позвоночных грыж в шейном отделе.
Подобные изменения, с точки зрения медицинских специалистов, считаются тяжелыми и необратимыми, а их терапия заключается в регулярных профилактических мерах, предотвращающих развитие дегенеративно-дистрофических патологий.

Часто требуется медикаментозное консервативное или хирургическое лечение, проведение курса физиопроцедур, массажа.
Причины развития патологии
Всего 20-30 лет назад дегенеративно-дистрофические изменения шейного отдела позвоночника были характерны для пациентов старшей возрастной группы – от 50 лет. На сегодняшний день патология наблюдается и у более молодых людей. Подобные проблемы диагностируются уже в 25-30 лет.
Провокаторами развития таких изменений могут стать:
- Врожденная или приобретенная слабость мышечного корсета;
- Профессиональная деятельность, связанная с низкой двигательной активностью;
- Травмы или воспалительные процессы в области шеи;
- Хронические проблемы с эндокринной или кровеносной системой;
- Серьезные физические нагрузки в течение длительного времени;
- Неправильное питание, вредные привычки, недостаток жидкости в организме;
- Гормональные нарушения, лишний вес;
- Стрессы, депрессивные состояния.
Возраст также провоцирует развитие дегенеративно-дистрофических изменений. Но, согласно данным ВОЗ, большинство пациентов, у которых они диагностированы в последние 10 лет – это молодые люди.
И уже существует целое медицинское направление, несколько институтов, деятельность которых связана именно с подобными проблемами.

Специалистами разработаны практические методики лечения заболеваний, вызывающих дегенеративно-дистрофические изменения позвоночника, созданы профилактические программы, техники массажа, новые устройства для физиотерапии.
Симптомы дегенеративно-дистрофических изменений
Часто больные просто не придают значения первым признакам, указывающим на развитие этой патологии. В большинстве случаев ее первые стадии протекают бессимптомно или сопровождаются кратковременными и не интенсивными болями, чувством дискомфорта в пораженной области позвоночника.
Это значительно осложняет диагностику проблемы и ее последующее лечение. Именно поэтому очень важно не пропустить первые тревожные звоночки, ведь лучше заняться профилактикой и предотвратить заболевание, чем лечить его.
Первыми сигналами от организма о том, что в шейном отделе позвоночника начинают прогрессировать дегенеративные и дистрофические изменения, служат:
- Ноющие кратковременные боли в области шеи;
- Онемение мышц над лопатками и между ними;
- Покалывание и онемение пальцев рук;
- Частые головные боли и головокружения;
- Снижение активности, сонливость и слабость, апатия;
- Ухудшение качества зрения и слуха, координации;
- Проблемы с памятью и концентрацией;
- Нестабильность артериального и внутриглазного давления.
Когда изменения становятся более выраженными, симптоматика изменяется, может возникать чувство перенапряжения мышц в области шеи без нагрузок, начинаются проблемы с подвижностью шейного отдела, головокружения сопровождаются тошнотой и рвотой, шум в ушах носит постоянный характер, зрение ухудшается стремительно, ноющая боль в шее отдает резкими импульсами в затылочную область головы.

Стадии дегенеративно-дистрофических изменений в шейном отделе
Шейный отдел позвоночника – это самая активная его часть. Она состоит всего из 7-ми позвонков и огромного количества нервных волокон, кровеносных сосудов. Кроме этого, через шейный отдел проходит одна из важнейших кровеносных артерий организма, снабжающая мозг человека.
Патологии позвоночника в этой области отражаются на всем организме, качестве жизни больного, могут негативно сказываться и на работоспособности человека, и на его психическом состоянии.
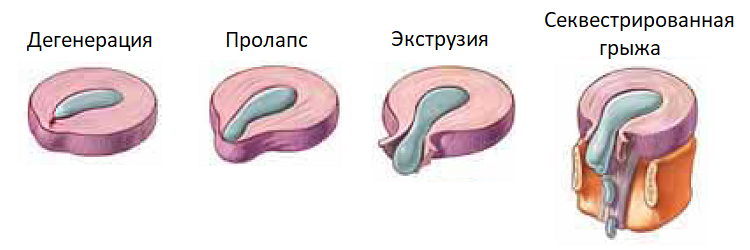
Основные стадии дегенеративно-дистрофических изменений шейного отдела позвоночника:
- Дегенерация диска;
- Пролапс диска;
- Экструзия диска;
- Секвестрированная грыжа.
Первая стадия не сопровождается симптомами. Изменения происходят на клеточном уровне – разрушается или изменяется структура межпозвоночного диска, питательные вещества не всасываются, а продукты обмена не выводятся.
На второй стадии развития дегенеративно-дистрофических изменений в шейном отделе позвоночник начинает проседать более активно. Толщина диска значительно уменьшается, у больного появляются болезненные ощущения в области шеи.
На третьей стадии патологии фрагмент ядра выходит за пределы межпозвоночного диска, то есть образуется грыжа. В результате этого нервные окончания в области шеи подвергаются постоянному воздействию, причем довольно агрессивному, и больной ощущает сильную боль, чаще в виде прострелов. Боль может отдавать и в затылок, и в челюсти, и в спину.
Четвертая стадия развития дегенеративно-дистрофических изменений в шейном отделе позвоночника – самая серьезная и требует уже хирургического, а не консервативного лечения. Для нее характерны сильнейшие боли, нарушение подвижности и двигательных функций в целом.

Диагностика патологий шейного отдела позвоночника
Диагностировать дегенеративно-дистрофические изменения в шейном отделе позвоночника на первой и второй стадии практически невозможно. Только квалифицированный, а главное – ответственный и чуткий медицинский специалист способен заподозрить наличие проблем этого характера при первом обращении пациента за помощью.
Симптоматика может указывать на целый ряд заболеваний, не имеющих никакого отношения к позвоночнику и изменениям в нем.
Диагностировать заболевания, вызывающие подобные изменения в структуре позвоночника, можно лишь предприняв целый комплекс мер:
- Рентгенологическое исследование;
- Проведение КТ или МРТ с контрастом;
- Сбор и анализ биоматериалов больного.
При первичном обращении пациента с жалобами на дискомфорт или боли в области шеи, затылке назначается, как правило, рентген. Но такой снимок не дает полной картины состояния позвонков и межпозвоночных дисков, нервных окончаний и кровеносных сосудов.
Если симптомы проявляются активно и в течение длительного периода, рекомендуется проведение КТ (компьютерной томографии) или МРТ (магнито-резонансной томографии) с контрастом или без него.
Снимки КТ и МРТ дают полную картину дегенеративно-дистрофических изменений в шейном отделе позвоночника, на основании которой можно назначить максимально эффективные методы терапии, решить, допустимо ли использование массажа и подобрать его технику.
Анализ биоматериалов пациента необходим для того, чтобы выявить воспалительный процесс, определить наличие или нехватку веществ, участвующих в питании, формировании хрящевых и костных тканей.

На основе анализа крови и мочи назначается медикаментозное лечение, подбираются препараты, определяется их дозировка и длительность курса терапии.
Как лечить дегенеративно-дистрофические патологии шейного отдела
Добиться полного выздоровления при таких патологиях, к сожалению, невозможно. Подобные изменения не корректируются полностью даже хирургическим путем. Лечение дегенеративно-дистрофических изменений в шейном отделе позвоночника направлено на снижение интенсивности болевых ощущений и предотвращение дальнейшего прогрессирования патологии.
Проводится оно комплексно и включает в себя:
- Медикаментозную терапию;
- Массаж и лечебную гимнастику;
- Физиопроцедуры;
- Витаминотерапию и прием хондропротекторов.
При обострениях активность больного должна быть сведена до минимума. Первичная цель лечения – купирование воспаления и избавление от боли. Для этого назначается прием миорелаксантов, анальгетиков в виде таблеток или инъекций, наружных обезболивающих средств – мазей, гелей. Параллельно можно делать компрессы, но лишь в том случае, если такой шаг одобрен лечащим врачом.
Прием витаминов при дегенеративно-дистрофических изменениях шейного отдела позвоночника и кризисных состояниях, связанных с ними, обязателен. Это направление терапии позволяет восстановить или улучшить кровообращение в пораженном участке, снизить нагрузку на нервные волокна.
Массаж, иглоукалывание и физиопроцедуры нельзя назначать себе самостоятельно или прибегать к подобным мерам по совету близких, коллег, знакомых, которым они помогли. Врач разрешает их проведение после детального исследования снимков МРТ или КТ шейного отдела позвоночника. При наличии грыж в этой зоне массаж, лечебная физкультура и иглоукалывание противопоказаны.
Хирургическое вмешательство используется для лечения тех пациентов, кому консервативная терапия уже не помогает.

Показаниями к проведению операции служат стремительное развитие патологии, наличие большой грыжи, которая перекрывает кровеносные сосуды и оказывает давление на нервные окончания, значительное смещение позвонков относительно друг друга и позвоночного столба, отсутствие хрящевой ткани между позвонками.
Возможные осложнения на фоне дегенеративно-дистрофических изменений позвоночника
На фоне подобных патологий позвоночника могут развиваться серьезные осложнения, если своевременно не выполнена качественная диагностика, заболевание не было установлено. Самыми опасными из них являются:
- Спондилез;
- Стеноз позвоночного канала;
- Грыжи в шейном отделе.
Спондилез – это наросты из костной ткани, причиняющие сильную боль, лишающие подвижности. Их разрастание приводит к искажению осанки, что сказывается негативно не только на физическом состоянии больного, но и на психологическом. Подобное осложнение характерно для пациентов из старшей возрастной группы, но встречается и среди молодых людей 30-35 лет.
Стеноз шейного отдела позвоночника – это поражение спинномозгового канала, сопровождающееся судорогами и сильными болями. При таком осложнении дегенеративно-дистрофической патологии шейного отдела могут произойти нарушения даже в работе кишечника и мочевыводящей системы, а зрение и слух снижаются стремительно.
Грыжи сопровождаются сильными болями и скованностью. Они являются самым опасным осложнением патологии и могут привести к летальному исходу, так как в запущенных случаях невозможно даже хирургическое лечение таких изменений.

Профилактика дегенеративно-дистрофических изменений в шейном отделе позвоночника
Подобные патологии легче предотвратить, чем лечить. Эффективными профилактическими мерами могут стать обычная гимнастика, активный образ жизни, правильное питание и регулярные осмотры у терапевта, невролога.
Важное значение имеют меры профилактики и после лечения. Больным не рекомендуют серьезные физические нагрузки и пассивность – сидячий образ жизни.
Если ранее было диагностировано дегенеративно-дистрофическое изменение, необходимо не реже 2-х раз в год проходить детальное обследование, включающее МРТ или КТ исследование. Комплекс лечебной гимнастики нужно согласовывать с лечащим врачом, корректировать после консультации с ним, если упражнения негативно сказываются на состоянии или причиняют боль.
mysustavy.ru
Дегенеративно-дистрофические изменения шейного отдела позвоночника
Дегенеративно-дистрофические патологии шейного отдела позвоночника развиваются на фоне пренебрежительного отношения к своему здоровью и образу жизни. Подобные изменения возникают на фоне деформации позвонков в шейном отделе и межпозвоночных дисков, разрыва или смещения нервных волокон, истощения кровеносных сосудов.
Лечение дегенеративно-дистрофических изменений в шейном отделе позвоночника – это сложный и длительный процесс, включающий несколько видов терапии и реабилитационных мер.
Что такое дегенеративно-дистрофические изменения шейного отдела позвоночника
Эта патология включает в себя целую группу проблем с позвоночником. Их провокаторами служат как внешние, так и внутренние факторы, их темпы развития индивидуальны для каждого пациента, перечень осложнений может включать в себя проблемы не только с позвоночником, но и с внутренними органами, кровоснабжением и функциональностью нервной системы.
Дегенеративно-дистрофические изменения в шейном отделе позвоночника могут развиваться на фоне:
- Остеохондроза с поражением пульпозного ядра межпозвоночных дисков;
- Спондилоартроза суставных тканей позвоночника;
- Спондилеза с характерными разрастаниями костных тканей;
- Нарушения темпов продуцирования суставной жидкости в области позвоночника;
- Образования одной или нескольких позвоночных грыж в шейном отделе.
Подобные изменения, с точки зрения медицинских специалистов, считаются тяжелыми и необратимыми, а их терапия заключается в регулярных профилактических мерах, предотвращающих развитие дегенеративно-дистрофических патологий.

Часто требуется медикаментозное консервативное или хирургическое лечение, проведение курса физиопроцедур, массажа.
Причины развития патологии
Всего 20-30 лет назад дегенеративно-дистрофические изменения шейного отдела позвоночника были характерны для пациентов старшей возрастной группы – от 50 лет. На сегодняшний день патология наблюдается и у более молодых людей. Подобные проблемы диагностируются уже в 25-30 лет.
Провокаторами развития таких изменений могут стать:
- Врожденная или приобретенная слабость мышечного корсета;
- Профессиональная деятельность, связанная с низкой двигательной активностью;
- Травмы или воспалительные процессы в области шеи;
- Хронические проблемы с эндокринной или кровеносной системой;
- Серьезные физические нагрузки в течение длительного времени;
- Неправильное питание, вредные привычки, недостаток жидкости в организме;
- Гормональные нарушения, лишний вес;
- Стрессы, депрессивные состояния.
Возраст также провоцирует развитие дегенеративно-дистрофических изменений. Но, согласно данным ВОЗ, большинство пациентов, у которых они диагностированы в последние 10 лет – это молодые люди.
И уже существует целое медицинское направление, несколько институтов, деятельность которых связана именно с подобными проблемами.

Специалистами разработаны практические методики лечения заболеваний, вызывающих дегенеративно-дистрофические изменения позвоночника, созданы профилактические программы, техники массажа, новые устройства для физиотерапии.
Симптомы дегенеративно-дистрофических изменений
Часто больные просто не придают значения первым признакам, указывающим на развитие этой патологии. В большинстве случаев ее первые стадии протекают бессимптомно или сопровождаются кратковременными и не интенсивными болями, чувством дискомфорта в пораженной области позвоночника.
Это значительно осложняет диагностику проблемы и ее последующее лечение. Именно поэтому очень важно не пропустить первые тревожные звоночки, ведь лучше заняться профилактикой и предотвратить заболевание, чем лечить его.
Первыми сигналами от организма о том, что в шейном отделе позвоночника начинают прогрессировать дегенеративные и дистрофические изменения, служат:
- Ноющие кратковременные боли в области шеи;
- Онемение мышц над лопатками и между ними;
- Покалывание и онемение пальцев рук;
- Частые головные боли и головокружения;
- Снижение активности, сонливость и слабость, апатия;
- Ухудшение качества зрения и слуха, координации;
- Проблемы с памятью и концентрацией;
- Нестабильность артериального и внутриглазного давления.
Когда изменения становятся более выраженными, симптоматика изменяется, может возникать чувство перенапряжения мышц в области шеи без нагрузок, начинаются проблемы с подвижностью шейного отдела, головокружения сопровождаются тошнотой и рвотой, шум в ушах носит постоянный характер, зрение ухудшается стремительно, ноющая боль в шее отдает резкими импульсами в затылочную область головы.

Стадии дегенеративно-дистрофических изменений в шейном отделе
Шейный отдел позвоночника – это самая активная его часть. Она состоит всего из 7-ми позвонков и огромного количества нервных волокон, кровеносных сосудов. Кроме этого, через шейный отдел проходит одна из важнейших кровеносных артерий организма, снабжающая мозг человека.
Патологии позвоночника в этой области отражаются на всем организме, качестве жизни больного, могут негативно сказываться и на работоспособности человека, и на его психическом состоянии.
Основные стадии дегенеративно-дистрофических изменений шейного отдела позвоночника:
- Дегенерация диска;
- Пролапс диска;
- Экструзия диска;
- Секвестрированная грыжа.
Первая стадия не сопровождается симптомами. Изменения происходят на клеточном уровне – разрушается или изменяется структура межпозвоночного диска, питательные вещества не всасываются, а продукты обмена не выводятся.
На второй стадии развития дегенеративно-дистрофических изменений в шейном отделе позвоночник начинает проседать более активно. Толщина диска значительно уменьшается, у больного появляются болезненные ощущения в области шеи.
На третьей стадии патологии фрагмент ядра выходит за пределы межпозвоночного диска, то есть образуется грыжа. В результате этого нервные окончания в области шеи подвергаются постоянному воздействию, причем довольно агрессивному, и больной ощущает сильную боль, чаще в виде прострелов. Боль может отдавать и в затылок, и в челюсти, и в спину.
Четвертая стадия развития дегенеративно-дистрофических изменений в шейном отделе позвоночника – самая серьезная и требует уже хирургического, а не консервативного лечения. Для нее характерны сильнейшие боли, нарушение подвижности и двигательных функций в целом.

Диагностика патологий шейного отдела позвоночника
Диагностировать дегенеративно-дистрофические изменения в шейном отделе позвоночника на первой и второй стадии практически невозможно. Только квалифицированный, а главное – ответственный и чуткий медицинский специалист способен заподозрить наличие проблем этого характера при первом обращении пациента за помощью.
Симптоматика может указывать на целый ряд заболеваний, не имеющих никакого отношения к позвоночнику и изменениям в нем.
Диагностировать заболевания, вызывающие подобные изменения в структуре позвоночника, можно лишь предприняв целый комплекс мер:
- Рентгенологическое исследование;
- Проведение КТ или МРТ с контрастом;
- Сбор и анализ биоматериалов больного.
При первичном обращении пациента с жалобами на дискомфорт или боли в области шеи, затылке назначается, как правило, рентген. Но такой снимок не дает полной картины состояния позвонков и межпозвоночных дисков, нервных окончаний и кровеносных сосудов.
Если симптомы проявляются активно и в течение длительного периода, рекомендуется проведение КТ (компьютерной томографии) или МРТ (магнито-резонансной томографии) с контрастом или без него.
Снимки КТ и МРТ дают полную картину дегенеративно-дистрофических изменений в шейном отделе позвоночника, на основании которой можно назначить максимально эффективные методы терапии, решить, допустимо ли использование массажа и подобрать его технику.
Анализ биоматериалов пациента необходим для того, чтобы выявить воспалительный процесс, определить наличие или нехватку веществ, участвующих в питании, формировании хрящевых и костных тканей.

На основе анализа крови и мочи назначается медикаментозное лечение, подбираются препараты, определяется их дозировка и длительность курса терапии.
Как лечить дегенеративно-дистрофические патологии шейного отдела
Добиться полного выздоровления при таких патологиях, к сожалению, невозможно. Подобные изменения не корректируются полностью даже хирургическим путем. Лечение дегенеративно-дистрофических изменений в шейном отделе позвоночника направлено на снижение интенсивности болевых ощущений и предотвращение дальнейшего прогрессирования патологии.
Проводится оно комплексно и включает в себя:
- Медикаментозную терапию;
- Массаж и лечебную гимнастику;
- Физиопроцедуры;
- Витаминотерапию и прием хондропротекторов.
При обострениях активность больного должна быть сведена до минимума. Первичная цель лечения – купирование воспаления и избавление от боли. Для этого назначается прием миорелаксантов, анальгетиков в виде таблеток или инъекций, наружных обезболивающих средств – мазей, гелей. Параллельно можно делать компрессы, но лишь в том случае, если такой шаг одобрен лечащим врачом.
Прием витаминов при дегенеративно-дистрофических изменениях шейного отдела позвоночника и кризисных состояниях, связанных с ними, обязателен. Это направление терапии позволяет восстановить или улучшить кровообращение в пораженном участке, снизить нагрузку на нервные волокна.
Массаж, иглоукалывание и физиопроцедуры нельзя назначать себе самостоятельно или прибегать к подобным мерам по совету близких, коллег, знакомых, которым они помогли. Врач разрешает их проведение после детального исследования снимков МРТ или КТ шейного отдела позвоночника. При наличии грыж в этой зоне массаж, лечебная физкультура и иглоукалывание противопоказаны.
Хирургическое вмешательство используется для лечения тех пациентов, кому консервативная терапия уже не помогает.

Показаниями к проведению операции служат стремительное развитие патологии, наличие большой грыжи, которая перекрывает кровеносные сосуды и оказывает давление на нервные окончания, значительное смещение позвонков относительно друг друга и позвоночного столба, отсутствие хрящевой ткани между позвонками.
Возможные осложнения на фоне дегенеративно-дистрофических изменений позвоночника
На фоне подобных патологий позвоночника могут развиваться серьезные осложнения, если своевременно не выполнена качественная диагностика, заболевание не было установлено. Самыми опасными из них являются:
- Спондилез;
- Стеноз позвоночного канала;
- Грыжи в шейном отделе.
Спондилез – это наросты из костной ткани, причиняющие сильную боль, лишающие подвижности. Их разрастание приводит к искажению осанки, что сказывается негативно не только на физическом состоянии больного, но и на психологическом. Подобное осложнение характерно для пациентов из старшей возрастной группы, но встречается и среди молодых людей 30-35 лет.
Стеноз шейного отдела позвоночника – это поражение спинномозгового канала, сопровождающееся судорогами и сильными болями. При таком осложнении дегенеративно-дистрофической патологии шейного отдела могут произойти нарушения даже в работе кишечника и мочевыводящей системы, а зрение и слух снижаются стремительно.
Грыжи сопровождаются сильными болями и скованностью. Они являются самым опасным осложнением патологии и могут привести к летальному исходу, так как в запущенных случаях невозможно даже хирургическое лечение таких изменений.

Профилактика дегенеративно-дистрофических изменений в шейном отделе позвоночника
Подобные патологии легче предотвратить, чем лечить. Эффективными профилактическими мерами могут стать обычная гимнастика, активный образ жизни, правильное питание и регулярные осмотры у терапевта, невролога.
Важное значение имеют меры профилактики и после лечения. Больным не рекомендуют серьезные физические нагрузки и пассивность – сидячий образ жизни.
Если ранее было диагностировано дегенеративно-дистрофическое изменение, необходимо не реже 2-х раз в год проходить детальное обследование, включающее МРТ или КТ исследование. Комплекс лечебной гимнастики нужно согласовывать с лечащим врачом, корректировать после консультации с ним, если упражнения негативно сказываются на состоянии или причиняют боль.
sustavi.guru
Дегенеративно-дистрофические изменения шейного отдела позвоночника
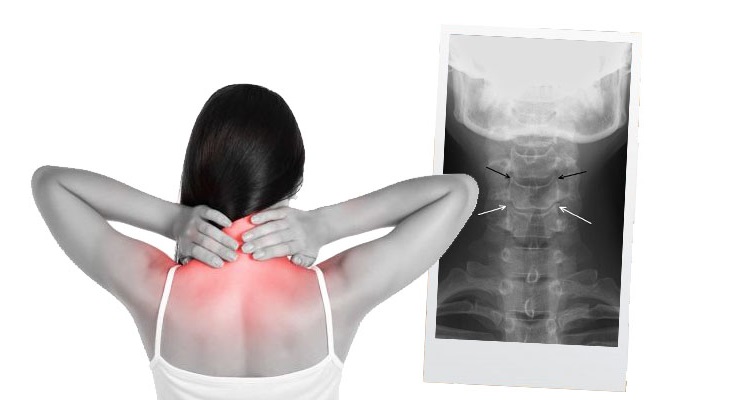
Процессы дегенеративно-дистрофического характера в позвоночнике – одни из самых серьезных факторов, влияющих на снижение трудовой способности вплоть до развития инвалидности. Как правило, в патологическое нарушение вовлекается связочный аппарат, позвонки и межпозвонковые диски. Наиболее распространенная разновидность дегенеративного процесса – это остеохондроз. Согласно статистике, каждый седьмой человек на планете страдает этим заболеванием.
Основные стадии
Шейный отдел позвоночника включает в себя семь позвонков. Это наиболее подвижная часть хребта. Шейные позвонки самые маленькие, по сравнению с позвонками других отделов – грудным, поясничным и крестцовым. Здесь очень много кровеносных сосудов и нервных сплетений. Через шейный отдел проходит позвоночная артерия, сдавливание которой часто вызывает нарушение подачи крови в головной мозг, что провоцирует, в первую очередь, головные боли.
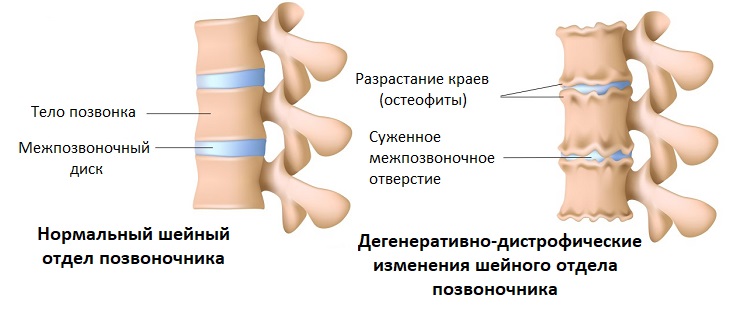
Остеохондроз приводит к дегенерации и нарушению анатомического строения межпозвонкового диска. Во всех случаях это образует деформацию в соседних позвонках и связочном аппарате, что благоприятствует образованию в них остеофитов (разрастания костных краев).
 Стадии повреждения межпозвоночного диска
Стадии повреждения межпозвоночного дискаТаблица. Стадии дегенеративно-дистрофических изменений в шейном отделе позвоночника.
| Стадия | Краткое описание |
| Первая стадия (дегенерация диска) | Как правило, эта стадия протекает бессимптомно. Внутренняя структура диска теряет свою мягкость, становится более хрупкой и слегка проседает. При этом наблюдается нарушение восстановительной функции фиброзного кольца: тормозится клеточное деление, медленнее всасываются питательные вещества и выводятся продукты обмена. Склерозирование замыкательных пластин приводит к ухудшению кровоснабжения диска. |
| Вторя стадия (пролапс диска) | Позвоночник продолжает проседать. На этой стадии образуется протрузия – пограничное состояние, предшествующее грыже. Снижение высоты диска сближает соседние позвонки, вследствие чего наблюдается стирание хрящевой ткани суставных отростков. Это провоцирует образование остеофитов. Указанные изменения задействуют и мышечную ткань – в ней возникают спазмы, которые причиняют человеку болезненность. |
| Третья стадия (экструзия диска) | Нарушение в позвоночнике продолжается и в конечном итоге это приводит к выходу фрагмента ядра за пределы диска. Это образовалась грыжа. Она может сдавливать целые группы нервных корешков, от чего возникают сильные боли. |
| Четвертая стадия (секвестрированная грыжа) | Происходит полное разрушение межпозвоночных дисков: они теряют свою эластичность и не выполняют амортизирующую функцию. Если на этой стадии не выполнять назначения врача и не предоставить полный покой позвоночнику, то это чревато развитием инвалидности. |
Симптомы
При дегенеративно-дистрофических изменениях шейного отдела возникают характерные симптомы:
- Синдром позвоночной артерии. Сжатие сосуда вызывает головокружение (особенно в утренние часы), головную боль (одностороннюю или двухстороннюю) в области затылка, висков, звон в ушах, тошноту, ухудшение четкости зрительного восприятия.
- Боль. Компрессия нервных корешков ухудшает кровообращение и приводит к мышечному спазму. Это, в свою очередь, вызывает тянущие (иногда жгучие) ощущения в области сердца, груди, плеча и межлопаточного пространства. При этом у пациента развивается внезапная тахикардия (учащенное сердцебиение), озноб, чувство страха, панические атаки.
- Миофасцинальный синдром. Мышечный спазм провоцирует развитие уплотнений, в медицине именуемых, как тригерные точки. Надавливание на них вызывает жгучую боль.
- Парестезия. Нарушение чувствительности может возникнуть в одной или двух руках. Пациенты жалуются на беспричинное похолодание конечности и цианоз (особенно на ладонях, пальцах или ногтях). В некоторых случаях присутствуют жалобы на онемение и чувство ползанья мурашек.
- Нарушение двигательной способности. Пациенту затруднительно повернуть голову вбок, а также наклонить вперед и назад. При попытке круговых движений прослушивается хруст. Также больному сложно удерживать руки вверху длительное время.
Слабость мышц и связочного аппарата приводит к нестабильности позвоночника шейного отдела, что в свою очередь провоцирует аномальные искривления – лордоз и кифоз. Это усложняет прогноз на быстрое выздоровление и восстановление.
Диагностика
Диагностика дегенеративно-дистрофических изменений начинается со сбора анамнеза. Врач, выслушав жалобы пациента и осмотрев его, может предположить наличие патологии позвоночника. В то же время необходимо исключить ряд заболеваний, таких как гастрит, стенокардия, язва желудка и даже рак молочной железы, которые могут имитировать дистрофические нарушения в хребте.
Остеохондроз диагностируется с помощью рентгенологических и магнитно-ядерных методов исследования:
- Рентген шейного отдела позвоночника. Это наиболее простой и быстрый метод диагностики дистрофических нарушений. Во многих случаях исследуется только шейный отдел, но если врач заподозрил нарушения и в других частях, то проводится рентген всего позвоночника. При остеохондрозе на снимке просматривается уменьшение расстояния между двумя позвонками из-за проседания диска. Также рентгенологическое исследование позволяет выявить наличие остеофитов, разрушение костной ткани составляющих элементов хребта и наличие патологического искривления.
- Компьютерная или магнитно-резонансная томография. Это современные и высокоточные методы диагностики. Нередко исследование проводят параллельно с миелографией (введение в позвоночник контрастного вещества). Процедуру назначают для исключения онкологического процесса. После распространения фармакологического средства по тканям и спинномозговому каналу проводят ряд снимков, по которым можно выявить наличие опухолевых участков либо же исключить их вовсе.
Суть миелографии заключается в следующем. Пространство спинномозгового канала заполнено особой жидкостью — ликвором, который защищает серое и белое вещество от механических повреждений. Отслеживание с помощью рентген снимков или МРТ позволяет изучить распространение контраста по продольному каналу. В патологических участках препарат проходит хуже или вовсе не проходит.
Лечение
К сожалению, современная медицина не в силах полностью устранить патологический процесс, возникающий при дегенеративно-дистрофических изменениях шейного отдела позвоночника (как и любой другой его части). Все лечебные методы направлены на приостановление развития дегенеративных нарушений и устранение сопутствующих негативных синдромов.
Лечение с помощью препаратов
Пациенту назначается ряд препаратов, которые позволяют не только уменьшить болевую чувствительность, но и восстановить поврежденные костно-хрящевые элементы.
Таблица. Лечение остеохондроза лекарственными средствами
| Фармакологическая группа, название препарата | Ожидаемый эффект |
| Протеолитический растительный фермент (Папаин, Карипаим). | Медикаменты способствуют уменьшению грыжевого выпячивания, делают хрящевую ткань более упругой и эластичной, придают позвоночнику хорошую гибкость и подвижность, также улучшают амортизационные свойства межпозвоночных дисков. |
| Нестероидные противовоспалительные препараты (Диклофенак, Индометацин, Кетопрофен). | Основная задача – это купирование болевого синдрома и снятие отечности. Препараты назначаются для внешнего применения (мази, гели), в виде таблеток и внутримышечных инъекций. |
| Хондропротекторы (Алфлутоп, Румалон, Хондролон, Хонсурид). | Лекарственные средства питают костную ткань, что способствует восстановлению утраченных веществ. Также медикаменты снимают воспалительный процесс и тормозят развитие болезни. |
| Мышечные релаксанты центрального действия (Баклофен, Тизанидин, Топлеризон). | Препараты расслабляют мышцы, угнетают спинальные рефлексы, что способствует уменьшению болезненности. На фоне лечения улучшается действие массажа, мануальной терапии и физиотерапевтических процедур. |
| Спазмолитики (Милдокалм, Дротаверин, Но-шпа) | Лечение спазмолитиками необходимо для снятия мышечного спазма. Часто препараты назначаются в виде инъекций (пути введения – внутримышечно, внутривенно, подкожно). Цель лечения – снятие мышечной боли и улучшение кровообращения. |
| Витамины (B1, B2, B6, B12, C). | Витамины улучшают кровоснабжение и питание нервных волокон, придают эластичность хрящевой ткани, укрепляют мышцы, устраняют воспалительные процессы, регулируют белковый, углеводный и минеральный обмен. |
При острой и невыносимой боли врач назначает новокаиновую блокаду. Терапевтическое действие развивается благодаря блокировке натриевых каналов нервных окончаний. Купирование болевого симптома происходит мгновенно. Паравертебральная блокада проводится вблизи позвоночника – место укола могут быть мышцы или подкожная клетчатка. Иногда инъекция делается непосредственно в область спинномозгового ганглия, нервного корешка или в переднюю ветвь спинномозгового нерва.
Дополнительная терапия
Также пациенту назначаются дополнительные методы консервативного лечения:
- Мануальная терапия. Врач руками воздействует на мышечную, хрящевую и костную ткань. Основная цель лечения – это восстановление подвижности и гибкости позвоночного столба.
- Массаж. Процедура улучшает кровообращение, снимает мышечный спазм, что способствует устранению боли. Рекомендуемый курс лечения – 10-14 сеансов каждые 3-4 месяца.
- Лечебная физкультура. Упражнения должные проводиться ежедневно. Это позволяет удалить застойные явления в сосудах, устранить хроническую боль, восстановить чувствительность мягких тканей.
- Физиотерапия. Процедуры улучшают состояние мышечной ткани, нормализуют обменные процессы, улучшают микроциркуляцию крови на пораженном участке, снимают болевые ощущения, устраняют отечность и воспаление, нормализуют иммунную защиту.
В тяжелых случаях, когда консервативные методы лечения не принесли ожидаемого эффекта, назначают хирургическое вмешательство. Операция проводится в два этапа – на первом устраняется патологическое нарушение, а на втором — создается неподвижность костных позвонков путем постановки специальных трансплантатов.
Дегенеративно-дистрофические изменения шейного отдела позвоночника опасны своим «молчанием» на первых порах и болезненным течением на поздних этапах. Чтобы добиться стойкой ремиссии, следует полностью прислушиваться к советам врача и соблюдать все рекомендации. Ежедневное выполнение физических упражнений и борьба с гиподинамией является отличной профилактикой остеохондроза.
 Загрузка…
Загрузка…zdorovko.info
Дегенеративно-дистрофические изменения шейного отдела позвоночника, лечение
Одним из самых распространенных болевых синдромов является боль в шее. Она может возникнуть после перенапряжения, травмы или переохлаждения. А иногда появляется без видимых причин. В этом случае ее вызывают дегенеративно-дистрофические изменения шейного отдела позвоночника. Эта патология очень распространена в последнее время даже среди молодежи. До сих пор врачи не пришли к однозначному выводу, чем же вызываются такие процессы. Кроме того, полностью вылечить это заболевание пока невозможно даже на начальных стадиях. Поэтому задачами лечения становится снятие боли, остановка разрушительных процессов и восстановление подвижности шеи.
Особенности шейного отдела
В области шеи позвоночник состоит из 7 позвонков. Они по строению меньше остальных, но выдерживают очень большую нагрузку. Именно шейный отдел обеспечивает возможность движения головой. Это самая подвижная часть позвоночника. Возможность наклонять голову, а также поворачивать ее почти на 180 градусов обеспечивается наличием суставов и межпозвоночных дисков, которые являются амортизаторами. Подвижность обеспечивается за счет их гибкости и эластичности.
Кроме того, основная функция шейного отдела позвоночника – это защита множества нервных корешков и кровеносных сосудов, проходящих к мозгу внутри позвоночного канала. Но из-за этого шейный отдел становится очень уязвимым. Даже малейшие изменения в структуре позвонков могут спровоцировать сдавливание спинного мозга или нарушение мозгового кровообращения.
Что такое дегенеративно-дистрофические изменения
Такие процессы являются самой распространенной патологией позвоночника. Это не самостоятельная болезнь, а комплекс симптомов, объединяющих несколько заболеваний, вызванных одинаковыми механизмами. Дегенерация – это разрушение тканей, снижение их плотности, деформация. Она затрагивает позвонки, диски и связочный аппарат. Часто такие процессы возникают из-за естественного изнашивания тканей с возрастом. Но если к ним присоединяется дистрофия тканей – нарушение обменных процессов и кровоснабжения, патология может развиваться у молодых людей.
Проявляются такие изменения в уплотнении тканей позвоночника с образованием остеофитов, в обезвоживании межпозвоночных дисков, в уменьшении их ширины. В суставах позвоночника образуется меньше жидкости, чем нужно, что приводит к уменьшению гибкости и подвижности шеи. Но больше всего дегенеративно-дистрофические изменения затрагивают межпозвоночные диски. Они усыхают, теряют эластичность, поэтому уже не могут обеспечивать подвижную связь между позвонками.
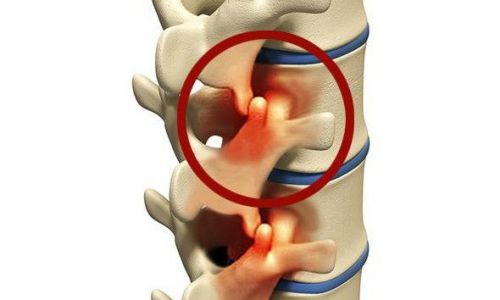
Из-за того, что в суставах образуется меньше жидкости, позвонки начинают разрушаться, а подвижность шеи ограничивается
Как проявляются
Дегенеративные изменения шейного отдела позвоночника проявляются такими заболеваниями, как остеохондроз, спондилез, нестабильность позвонков, межпозвоночные грыжи, стеноз позвоночного канала. Их особенностью является хроническое течение и постепенное ухудшение состояния при отсутствии лечения. Это тяжелые и необратимые нарушения обменных процессов в тканях.
Остеохондроз – это самое распространенное дегенеративно-дистрофическое заболевание позвоночника. Начинается процесс с деформации межпозвонковых дисков. Уменьшение их высоты приводит к трению поверхностей позвонков друг о друга. Вследствие этого они начинают деформироваться, разрушаться. Часто также в процесс вовлекаются мышцы и связки.
Спондилез – это дальнейшее прогрессирование дегенеративно-дистрофических процессов. Истончение межпозвоночных дисков и трение между позвонками приводит к разрастанию костной ткани и образованию остеофитов. Они представляют собой расположенные вертикально костные шипы, которые прочно соединяют соседние позвонки. Считается, что таким способом организм защищает спинной мозг от повреждения, так как остеофиты ограничивают подвижность позвоночника.
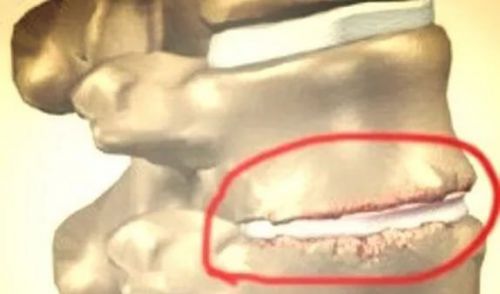
Самым распространенным дегенеративно-дистрофическим заболеванием является остеохондроз
При дегенеративном стенозе шейного отдела происходит сильное сужение позвоночного канала из-за сближения позвонков. В результате этого поражаются нервные корешки, обеспечивающие иннервацию верхних конечностей и некоторых внутренних органов. Спондилоартроз характеризуется поражением межпозвоночных суставов. При этом уменьшается количество внутрисуставной жидкости, а поверхности сустава так сближаются, что начинают разрушаться от трения при движении.
Причины
Современный образ жизни предусматривает снижение физической активности. Передвижение на автомобиле, длительное сидение за компьютером приводит к ослаблению мышечного корсета. От такого образа жизни особенно страдает шейный отдел. Мышцы шеи и так довольно слабые, но у современного человека они выдерживают большую нагрузку. А ведь именно патологии мышечного корсета являются основной причиной дегенеративно-дистрофических изменений шейного отдела позвоночника. К ним приводит малоподвижный образ жизни, неправильная осанка, длительное пребывание в неестественном положении с наклоненной головой, физические перегрузки.
Такие заболевания могут быть вызваны генетической предрасположенностью или врожденными патологиями строения позвонков. Частые стрессы, вредные привычки, недосыпание, инфекционно-воспалительные заболевания, травмы и нарушения обменных процессов в организме также провоцируют появление дегенеративно-дистрофических процессов.

Слабость мышц шеи и повышенные нагрузки приводят к появлению дегенеративно-дистрофических процессов
Почему же все-таки происходит разрушение костных тканей? Ведь в них заложен механизм обновления клеток. Но когда дегенерация сопровождается дистрофией, то есть замедлением кровоснабжения и питания тканей, такие процессы нарушаются. Это может происходить из-за неправильного питания, гормональных сбоев, эндокринных заболеваний, патологий системы кровообращения. Прежде всего, от недостатка жидкости и питательных веществ страдает межпозвоночный диск. Он истончается, что приводит к разрушению позвонков и поражению окружающих тканей.
Симптомы
При развитии дегенеративно-дистрофических изменений, прежде всего, возникает боль в шее и верхней части спины. Она может также отдавать в затылок и плечи. Повышенная нагрузка на мышцы вызывает их спазм, поэтому резко ограничивается подвижность шеи. Из-за этого часто пациент принимает вынужденное положение, наклоняя голову.
Кроме того, при любом поражении шейных позвонков развиваются неврологические и сосудистые нарушения. Может возникнуть астения, нарушение координации движений, быстрая утомляемость. Ведь позвоночный канал в этом месте очень узок, поэтому изменение высоты или формы диска может представлять опасность для спинного мозга. Даже малейшие изменения в структуре тканей шейного отдела вызывают ущемление нервных корешков и сосудов. На такое состояние указывают следующие признаки:
- частые головные боли;
- головокружение, которое часто возникает утром;
- нарушение слуха, шум в ушах;
- ухудшение зрения;
- тошнота;
- повышение артериального давления;
- ухудшение памяти, снижение концентрации внимания;
- онемение и нарушение чувствительности кистей рук.

Боль является основным симптомом любых дегенеративно-дистрофических процессов
Диагностика
При появлении таких симптомов необходимо как можно скорее обратиться к врачу для обследования. Кроме широко распространенной рентгенографии ясную картину дегенеративно-дистрофических изменений может показать компьютерная или магнитно-резонансная томография. Этим методам обследования врачи в последнее время отдают предпочтение, так как они более информативны.
На компьютерных снимках видно сужение межпозвоночной щели, смещение позвонков или дисков, наличие краевых разрастаний костной ткани. МР картина дегенеративных изменений шейного отдела позвоночника, кроме того, показывает наличие протрузий или грыж дисков, разрывов в фиброзном кольце.
Лечение
Желательно начать лечение дегенеративно-дистрофических изменений при появлении начальных симптомов патологии. В этом случае возможно остановить разрушение и полностью вернуть человеку работоспособность. Но вообще такие заболевания считаются неизлечимыми. Они имеют хроническое течение. Поэтому лечение должно преследовать такие цели:
- уменьшение болевых ощущений;
- укрепление мышц;
- восстановление межпозвонковых дисков;
- увеличение подвижности суставов;
- устранение защемлений артерий и нервов.
Все лечебные мероприятия назначаются индивидуально после полного обследования пациента. Лечение обязательно должно быть комплексным. Только при соблюдении всех рекомендаций врача можно вернуть работоспособность.
Только при правильной диагностике и своевременно назначенном лечении возможно остановить прогрессирование разрушений
Чаще всего умеренные проявления дегенеративно-дистрофических процессов можно устранить консервативной терапией. Только при серьезных поражениях нервных корешков или нарушении кровообращения необходимо хирургическое лечение. Операция назначается также при сильном разрушении позвонков или при грыже с разрывом фиброзного кольца.
Но в большинстве случаев любая дегенеративная болезнь в шейном отделе позвоночника может быть вылечена комплексным сочетанием нескольких методов.
- Прием нестероидных противовоспалительных средств помогает снять боль, воспаление мягких тканей и отек. Лучше всего принимать «Индометацин», «Кетонал», «Пироксикам». Для снятия спазмов мышц эффективны спазмолитики и миорелаксанты – «Мидокалм», «Трентал». Часто требуется назначение сосудистых препаратов, например, «Эуфиллина» или «Пирацетама». Необходимы также хондропротекторы и витаминные препараты для более быстрого восстановления тканей – «Терафлекс», «Структум», «Артра».
- При сильных болях и ограничении подвижности назначаются также наружные препараты. Это могут быть «Никофлекс», «Вольтарен», «Фастум», «Диклофенак». Или же мази, которые стимулируют обменные процессы и регенерацию тканей – «Траумель С», «Хондроксид».
- Очень важна, особенно на начальном этапе заболевания, правильная иммобилизация позвоночника. В остром периоде необходимо обеспечить шейному отделу неподвижность и ограничить нагрузки на него. Для этого применяют воротник Шанца и другие ортезы. Спать рекомендуется только на ортопедической подушке.
- Физиотерапевтические процедуры – это важная часть комплексного лечения. Назначаются магнитотерапия, диадинамометрия, УФО, ультразвук, электрофорез, индуктотермия, парафин, гирудотерапия.
- Эффективно снимают поражение мышц разные виды массажа. Это может быть классический способ воздействия, иглорефлексотерапия, остеопатия, мануальная терапия.
- Один из самых распространенных методов лечения – это ЛФК. Важно выполнять только упражнения, назначенные врачом, и учитывать противопоказания, особенно при грыже и ущемлении нервов. Лечебная гимнастика позволяет укрепить мышечный корсет и избежать прогрессирования патологии. Эффективна аквааэробика, подводное вытяжение позвоночника в теплой воде.

Массаж является одним из самых эффективных методов лечения заболеваний позвоночника
Профилактика
Считается, что с возрастом дистрофические процессы в позвоночнике неминуемы. Но можно защитить себя от разрушения и продлить время активной жизни. Для этого нужно регулярно выполнять утреннюю гимнастику, постоянно следить за осанкой, отказаться от вредных привычек и правильно питаться. Необходимо также избегать длительного пребывания в неудобной позе, а для сна выбрать ортопедический матрас и подушку. Нужно стараться не допускать переохлаждения, поднятия тяжестей, повышенных физических нагрузок.
После 40 лет, когда замедляются обменные процессы, рекомендуется дополнительно принимать витаминные препараты, в которых содержатся витамин Д, кальций, магний и фосфор. Очень важно следить за весом и работой пищеварительной системы.
Дегенеративно-дистрофические изменения в шейном отделе позвоночника – это серьезное хроническое заболевание. Если вовремя не принять меры по восстановлению тканей дисков, возможно развитие серьезных осложнений, например, остеохондропатий, межпозвоночных грыж или парезов. Сдавливание позвоночной артерии может привести к развитию ишемического инсульта. Но при своевременном лечении возможно остановить разрушительные процессы и вернуть подвижность шейному отделу.
dialogpress.ru

