Плоскостопие третьей степени – степени и виды патологии, причины ее развития и первые симптомы, методы диагностики, современные и народные методы лечения, важные рекомендации
Плоскостопие 3 степени: симптомы, диагностика и лечение
Специалисты различают несколько форм плоскостопия, каждое из которых имеет свою симптоматику. Самая последняя (третья степень) приводит к появлению инвалидности.
Важно при обнаружении начальных симптомов искривления стопы обратиться к врачу, Так вы сведете к минимуму риски прогрессирования заболевания и избежите негативных последствий.
Характеристика плоскостопия третьей степени
В своем нормальном виде, ступня человека имеет изгибы и анатомические неровности. Такая конструкция позволяет амортизировать движения, снижает нагрузку при ходьбе.Плоскостопие – искривление стопы, которое появляется под влиянием различных факторов. Специалисты различают три формы патологии:
- Начальная. На этом этапе искривление подошвы заметить сложно, пациент не испытывает никаких неприятных ощущений. Патология латентна, но стремительно развивается.
- Вторая стадия уже дает о себе знать. Пациент отмечает неприятное ощущение при ходьбе, часто это боль и жжение. Изменения видны на внутренней поверхности стопы – подъем становится менее выраженным.
- Третья стадия – самая тяжелая. Даже при минимальной нагрузке пациент испытывает боль. Отмечается деформация стопы, изгиб практически неразличим. Подошва ровная.
Третья степень плоскостопии провоцирует развитие осложнений в позвоночнике, что часто влечет за собой образование:
- артриту или артрозу суставов;
- межпозвоночных грыж, различных отделов;
- появлению остеохондроза позвоночного столба.
Причины появления
Третья степень плоскостопия – результат отсутствия лечения. Прогрессируя, патология снижает эластичность связок и их тонус, уменьшается амортизация
К провоцирующим факторам относят:
- Метаболический сбой, ожирение и заболевания щитовидной железы. В группе риска люди с ожирением 2 и более степени.
- Недостаток витамина Д.
- Присутствие отягчающих заболеваний соединительных тканей.
- Остеохондроз любого отдела позвоночника.
- Вирусное поражение тканей, системная инфекция.
Симптомы
Различить присутствие патологии без помощи специалиста становится возможным только при прогрессировании заболевания, на 2 или 3 стадии плоскостопия. Симптоматика патологии:
- Негативные ощущения в стопах при минимальных нагрузках. Кратковременный бег или прогулка вызывают нестерпимые боли в ступнях, больной отмечает жжение и отечность тканей, чувство тяжести. Все эти симптомы должны натолкнуть человека на мысли об обследовании.
- Болевые ощущения не ограничиваются стопами, они постепенно переходят в тазобедренные, коленные и голеностопные суставы. Больной отмечает хруст и ломоту.
- Рельеф стопы сильно изменён, просвета между пальцами и пяткой не видно. Подошва плоская и широкая. Пальцы деформированы, они удлиняются и начинают косить в разные стороны. Негативные ощущения усиливаются появлением сухих мозолей и натоптышей.
Прогрессирование плоскостопия провоцирует нарушение осанки, больному тяжело ходить, его походка неуверенная. Задняя часть пятки выпирает, прилегающий к большому пальцу сустав искривляется в бок.
Боль – является частым спутником плоскостопия в третьей стадии, она сопровождает пациента даже во время курса лечебной терапии.
Классификация
Специалисты разделяют искривление стоп на несколько видов в зависимости от провоцирующих факторов. Отклонение в формировании стопы врождённого характера диагностируется уже первый год жизни малыша, на этой стадии его легко лечить. Приобретённая же патология формируется под действием других факторов, часто протекает латентно, до появления видимых изменений. Статический вид плоскостопия развивается как профессиональный синдром у людей, которые много времени проводят на ногах.
Заболевание по степени проявления, также подразделяется на три вида:
- Поперечное плоскостопие 3 степени. Отмечается односторонняя кривизна, свод плоский, длина стопы уменьшается. Пальцы деформируются и отклоняются в сторону. Угол отклонения первой от второй плюсневой кости более 20 градусов.
- Продольное плоскостопие. Отмечается сильная плоскость свода, просвет минимальный. При продольном плоскостопии 3 степени – пятка уходит назад, подошва увеличивается в размере.
- Комбинированное. Вид деформации сочетающий поперечные и продольные симптомы. Подошва полностью деформирована, она широкая, пальцы кривые.
Осложнения
Стопа человека устроена так, чтобы продлить срок службы крупных суставов и позвоночника, амортизировать все части опорно-двигательного аппарата. Без лечения, плоскостопие провоцирует разные формы искривления:
Продольная деформация провоцирует разворот голеностопного сустава во внутрь, развивается косолапие. В первую очередь страдает осанка, человек чувствует нестерпимые боли в ногах и позвоночнике, даже при минимальных физических нагрузках.
Поперечная форма провоцирует появление наростов на пальцах. Постоянная травма синовиальных сумок вызывает бурсит. Отсутствие лечения грозит инвалидностью или даже ампутацией.
Если у пациента отмечается комбинированный тип плоскостопия, осложнения провоцируют дисфункцию всего опорно-двигательного аппарата. Появляется воспаление суставных хрящей в разных костных отделах, они быстро изнашивается, амортизация отсутствует. Результат такого осложнения – полная инвалидность, появление межпозвоночных новообразований, паралич.
К развитию осложнений приводит не только тяжелая форма плоскостопии, но и прогрессирование при 2 стадии заболевания. Отмечаются нестерпимые ноющие боли в суставах.
Неправильное положение и негативные симптомы вызывают искривление осанки, что ведет к изменению походки. При тяжелых деформациях стоп больному тяжело держать равновесие и выполнять элементарные физические нагрузки.
Из неприятных последствий деформации пальцев – врастание ногтей. В этих участках развивается патогенная микрофлора, образуются гнойные очаги. Открываются входные пороги для проникновения различных грибковых инфекций.
Диагностика
Заметить изменения в стопах можно даже при начальных проявлениях самостоятельно, если вы заботитесь о состоянии своего здоровья. Яркий симптом наличия плоскостопия – тяжесть в ногах, быстрое изнашивание набоек и подошвы туфель.
Для подтверждения диагноза специалисты используют различные методы, включая даже визуальный осмотр обуви пациента:
- Плантография – самый действенный способ визуального подтверждения присутствия плоскостопия. На подошву наносят нежирный крем, после чего пациента просят оставить отпечаток ноги на чистом листе бумаги. Иногда вместо этого средства используют красящий состав. Отпечаток ноги ортопед внимательно изучает, затем выносит диагноз и назначает лечение.
- Рентгенография – в отличие от плантографии точный метод диагностики, помогающий увидеть строение костного аппарата. Ортопед делает снимки прямой и боковой проекции, а также под нагрузкой. Затем изображение измеряют для установления степени искривления и выбора дальнейших методов лечения.
Определение степени плоскостопия
Если вы переживаете за состояние своих ног, в домашних условиях можно провести экспресс тестирование по методу Фридлянда. Для этого потребуется циркуль. С его помощью измеряют высоту стопы – расстояние от поверхности, на которой стоит человек до самой высокой точки подъема изгиба. Необходимо и значение длины подошвы в миллиметрах. Высоту умножают на 100 и делят на длину, сопоставляют с методологическими величинами:
- полученное значение находится в интервале от 31 до 29 мм – плоскостопия нет;
- величина в пределах от 28 до 27 – свод стопы занижен, присутствуют изменения;
- если показатели от 26 и ниже – для предотвращения прогрессирования плоскостопия обратитесь к врачу.
Специалисты редко используют метод Фридлянда, т. к. он менее информативен, гораздо эффективнее определять антропометрические показатели.
Показания и цели хирургического лечения плоскостопия.
Операция при плоскостопии 3 степени
Задача хирургического вмешательства – придать правильный градус изгибу, а как лечить плоскостопие 3 степени оперативно – определяет специалист уже после диагностики.
Хирургические вмешательства при продольном плоскостопии
Патология имеет несколько разновидностей – продольную, поперечную, комбинированную. Для ликвидации первого вида искривления стопы, чаще всего специалисты проводят пластику связок и сухожилий. От степени деформации зависит, будут ли работать хирурги с сухожилиями или же перейдут к воздействию на кости предплюсны.
Специалисты различают несколько видов хирургических вмешательств:
- Пластика сухожилий и связок.
- Подтаранный артродез.
- Артродезирование.
- Остеотомия пяточной кости.
Опытным путём специалисты выявили, что наиболее эффективный метод лечения плоскостопия 3 степени продольного типа – медиализирующая остеотомия пяточной кости, с подтаранным артродезом. Методика хорошо работает, не дает осложнений. Повторная операция тоже не нужна.
Видео лечение плоскостопия
Операции при поперечном плоскостопии
При этом виде плоскостопия проводят остеотомию плюсневой кости, дополняя лечение пластика связок и сухожилий. Хирургическое вмешательство показано при вальгусной деформации стопы.
Лечение плоскостопия 3 степени
Если патология обнаружена у взрослого, от неё нельзя полностью избавиться . Можно лишь замедлить прогрессирование и предотвратить преждевременный износ суставов.
Для лечения плоскостопия третей степени используют: медикаментозную терапию; ортопедические супинаторы и комплекс упражнений ЛФК.
Если все эти методы не дают положительной динамики – пациентам показано хирургическое вмешательство, заключающиеся в укорачивании сухожилий и создание при помощи ортопедических конструкций нового свода стопы.
Нередко плоскостопие отягощается воспалением суставов и бурситом. Для их купирования применяют нестероидные препараты и гормональные инъекции.
Как вылечить плоскостопие третьей степени медикаментами:
- Принимать регулярно хондропротекторы натурального происхождения.
- Разнообразить рацион биологическими добавками с коллагеном и эластином, гиалуроновой кислотой.
- Нужны витаминные комплексы и минеральные добавки.
Немаловажная часть терапии для устранения плоскостопия 3 степени – гимнастика. Она помогает укрепить позвоночник, благотворно воздействует на тонус мышц и весь организм, предотвращает износ суставов.
Упражнения подбирает врач-ортопед индивидуально, но есть базовые техники для ежедневных занятий в домашних условиях. К ним относятся: поднятие небольших предметов с пола, поочередное сжимание каждого пальца ноги, перекаты с пятки на носок.
Этот комплекс упражнений необходимо дополнять массажем ног, который выполняется по следующей технике:
- Стопу фиксируют одной рукой, второй медленно разминают подошву от пальцев к пятке. Надавливания легкие, больше похожи на поглаживания.
- Мягкие движения постепенно переходят в более интенсивные, необходимо проработать мышцы всей ступни. Это формирует правильную форму, улучшает кровообращение тканей.
- После проработки переходите к массажу голеностопного сустава, постепенно к коленному. На этом этапе задействуют уже обе руки.
Методы устранения патологии у ребенка
Вылечить плоскостопие у детей 3 степени полностью возможно, его суставы еще не сформированы до конца, а связки более эластичны, чем у взрослых. Кроме применения медикаментозной терапии и лечебной гимнастики, малышам назначают:
- стимулирование мышц физиотерапевтическими методами;
- контрастные водные процедуры;
- мануальную терапию;
- обертывание и ванночки с применением различных питательных веществ.
Лечебный массаж – обязательное дополнение к терапии при плоскостопии у детей. Его проводят курсом, максимально 30 процедур. Массаж стимулирует обменные процессы на клеточном уровне, улучшает метаболизм тканей и повышает степень их кровоснабжения, способствует укреплению мышц ног.
Самостоятельно выполнять манипуляции не рекомендуется, лучше вызвать мануального терапевта или приобрести специализированные аксессуары для занятий:
- массажные валики;
- небольшие мячи;
- резиновые коврики с разными выпуклыми частями.
Берут ли служить в армию с плоскостопием третьей степени
Присутствие данной патологии негативно сказывается на всём организме в целом, человек с подобным заболеванием не пригоден к прохождению воинской службы. Даже начальная стадия заболевания при прогрессировании и отсутствии лечения за год службы приведет к инвалидности. Поэтому военный комиссариат проводит тщательные исследования и заносит все данные в медицинскую карту призывника. Гарантированно освобождаются от прохождения срочной службы в армии, юноши с диагнозом плоскостопие 2 степени, с отягощением артрозом или остеохондрозом.
Профилактика
Любое заболевание легче предотвратить, чем лечить. Детям от патологии легко избавиться, если уделить ей должное внимание. В качестве профилактики необходимо соблюдать простые правила и тогда инвалидность вам не грозит:
- Следите за весом ребенка, контролируйте свою массу тела. Не допускайте переедания и развития ожирения.
- Тем, кому приходится по долгу службы длительное время находиться на ногах стоит изредка давать стопам отдохнуть: ходить непродолжительный промежуток времени на внешнем крае стопы или распределять нагрузку с одной ноги на другую.
- Регулярно массировать ступни, чаще ходить босиком по камням.
- Подбирать удобную обувь с ортопедическим супинатором.
- Регулярно консультироваться у ортопеда.
Видео о плоскостопии
Мы собрали несколько ознакомительных материалов, которые помогут самостоятельно диагностировать присутствие изменений и начать своевременное лечение.
Прочтите также:
←Вернуться
Плоскостопие 3 степени – признаки, диагностика, лечение
Плоскостопие – разновидность деформации стопы, при которой ее продольный и поперечный своды опускаются. На долю поперечного плоскостопия приходится 55,23% от всех видов деформации стоп, на долю продольного – 29,3%. При плоскостопии 3 степени возникают боли в икроножных мышцах, коленях, подошвах ног и других частях тела.
Причины
Плоскостопие 3 степени – как правило, следствие недостаточного лечения на начальных стадиях, когда деформация стопы была еще неявной. По мере развития заболевания связочный аппарат ослабевал, кости стопы сильнее отдалялись друг от друга, ее продольный и поперечный своды провисали. Стопа все хуже справлялась с амортизирующими функциями, пока клиническая картина не достигла третьей стадии развития патологии.
К плоскостопию 3 степени приводят ожирение, заболевания соединительной ткани. Нельзя игнорировать фактор нарушения обмена веществ, особенно если в организме не хватает витамина D, что способствует деформации костей, в том числе стопы. Свое влияние оказывают и профессиональные хронические повреждающие факторы, например, работа в статичной позе. К таким профессиям относятся повар, продавец, менеджер торгового зала и другие. Также плоскостопие может быть следствием переломов и других травм стопы. Причем патологические процессы нередко связаны с длительным пребыванием стопы в гипсе и отсутствием нагрузок, развитием гипотрофии мышц.
Патология может развиться на фоне остеохондроза, заболеваний голеностопного, коленного и тазобедренного суставов, ношения неправильно подобранной обуви, в том числе на высоких каблуках.
Симптомы
В норме стопа имеет два здоровых свода, продольный и поперечный, которые амортизируют ударные нагрузки при ходьбе. Когда развивается плоскостопие, то стопа становится плоской в продольном либо поперечном своде или возникает комбинированная деформация, при которой уплощаются оба свода.
Когда стопа перестает выполнять амортизирующую функцию, это приводит к усилению ударной нагрузки на голеностоп, коленные и тазобедренные суставы. Суставные поверхности при этом в полную силу ударяются друг о друга, что часто приводит к травмам сустава, болезненности. Заболевание нередко сочетается с артрозом, сколиозом и остеохондрозом.
Стопа больного человека имеет характерный внешний вид: подошва расширена, пальцы удлинены и искривлены, на ступне имеются натоптыши. Пятка сильно отклонена наружу, большой палец также сильно отклоняется, временно уменьшая боль в ступне.
Симптомы плоскостопия 3 степени включают в себя несколько аспектов.
- Боль в стопах. Если в норме человек может пройти 10 тысяч шагов в день, то при выраженном плоскостопии уже через 600 шагов нагрузки начинают причинять неприятные ощущения, тяжесть, жжение.
- Хроническая усталость ног. У некоторых пациентов сочетается с головной болью.
- Ноющие боли в области поясницы и тазобедренного сустава.
- Хрусты в области тазобедренного, коленного и голеностопного суставов.
Осложнения
Без своевременного лечения продольное плоскостопие 3 степени может привести к образованию плосковальгусной стопы, при которой болезненные ощущения будут возникать уже при малейшем движении. Ступня при этом сильно разворачивается подошвенной стороной внутрь.
Поперечное плоскостопие 3 степени приводит к чрезмерному отклонению большого пальца наружу, а средний при этом приобретает молотообразную форму. На основании большого пальца появляется костный нарост. Развитие поперечной формы приводит к воспалению околосуставной сумки (бурситу).
Комбинированное плоскостопие приводит к выраженным проблемам с ходьбой. При этом распределение нагрузки происходит неправильно. Амортизационные функции перекладываются на коленные и тазобедренные суставы, отчего те изнашиваются быстрее. Часть нагрузки перепадает и на позвоночник, результатом чего становятся остеохондроз и грыжа межпозвонковых дисков.
Плоскостопие 3 степени вызывает боли в стопах, коленях, бедрах, спине, делает походку тяжелой, осанку – неестественной. Из-за деформации стопы больному становится проще согнуться, нежели сесть на корточки, а присев, трудно удерживать равновесие. При ходьбе человек косолапит, длина ног становится непропорциональной. Кроме того, плоскостопие – одна из распространенных причин врастания ногтей.
Диагностика
Самый простой способ диагностировать плоскостопие – выполнить тест с окрашиванием. Стопы помечают краской, которую потом легко будет смыть, затем пациент встает обеими ногами на лист бумаги. По отпечаткам можно судить и о наличии, и о степени заболевания. Еще один признак плоскостопия – это износ повседневной обуви, которая находится в эксплуатации более 4–5 месяцев. При здоровой стопе протектор на подошве изнашивается равномерно. Износ протектора с внутренней стороны указывает на плоскостопие. При появлении этих признаков необходимо обратиться к врачу.
На приеме у ортопеда выполняется физикальный осмотр или анализ изображений, полученных при помощи подоскопа. При постановке диагноза учитываются правильность расположения анатомических ориентиров стопы и голеностопа, объем движений и углы отклонения стопы, реакция свода и мышц на нагрузки, особенности походки и износа обуви.
Подтверждение патологии проводится методом рентгеновских снимков стоп. Так можно более достоверно судить о развитии и характере деформации. Снимок делается в двух проекциях в положении стоя на одной ноге, чтобы стопа находилась под нагрузкой. При плоскостопии 3 степени угол наклона стопы превышает 150°. Высота свода при этом не превышает 17 мм.
Лечение
Лечение плоскостопия 3 степени может занимать несколько месяцев или лет и во многом зависит от того, готов ли сам больной регулярно следовать всем врачебным рекомендациям. Терапия может включать прием медикаментов, ортопедическое и хирургическое лечение.
Медикаментозные меры применяются ограниченно и включают протективные и общеукрепляющие средства. Это могут быть комплексы витаминов и минералов, хондропротекторы, БАД с гиалуроновой кислотой и другими активными компонентами. Если плоскостопие сочетается с воспалительными и дегенеративными процессами, лечение может быть дополнено нестероидными противовоспалительными средствами, внутрисуставными инъекциями кортикостероидов и другими методами.
В большинстве случаев лечение стараются ограничить ортопедическими мерами – ношением специальной обуви или стелек. Такие средства позволяют постепенно приучить стопу к правильному положению и перераспределить нагрузки так, чтобы связочный аппарат стопы амортизировал удары при ходьбе и беге. Ортопедические средства подбираются индивидуально в зависимости от степени и вида деформации. Это может быть стандартная стелька, подкладка под пятку, межпальцевый валик, стельки или обувь, изготовленные по индивидуальным параметрам. Пациент, которому назначены ортопедические стельки, должен регулярно проходить обследование, и если конфигурация стопы изменится, то необходимо будет заменить и ортопедические приспособления с учетом нового угла подъема стопы, высоты пятки и других значимых характеристик.
Другая важная составляющая лечения плоскостопия 3 степени – гимнастика для укрепления связочного аппарата стопы. Упражнения подбираются индивидуально с учетом типа деформации. К базовым приемам, которые рекомендованы всем пациентам без исключения, относятся подъемы на носки, перекатывание с носка на пятку, поочередное поджимание пальцев ног в положении сидя, поднимание пальцами ног мелких предметов, хождение по неровным поверхностям, например, по массажному коврику, песку или гальке. Комплекс необходимо начинать с двухминутного массажа стоп. Все упражнения рекомендуется делать ежедневно по 30 минут.
Хирургическая коррекция показана при низкой эффективности прочих методов, а также при тяжелой деформации стопы, когда ортопедическое лечение нецелесообразно. Во время операции связки и сухожилия, которым нельзя вернуть нормальное положение и функциональность, укорачиваются. В результате кости стопы размещаются правильно, формируя естественный свод. При поражении суставов во время операции могут быть предприняты меры по удалению костных или хрящевых наростов. После операции шансы на восстановление стопы резко увеличиваются.
Плоскостопие 3 степени (продольное и поперечное): фото, симптомы, лечение
Нарушение анатомического положения стопы и ее деформация влекут за собой тяжелые последствия для пациента. Плоскостопие 3 степени нарушает работу крупных суставов нижних конечностей, позвоночного столба и снижает качественные показатели жизни человека. Плоскостопие в запущенной стадии может стать причиной инвалидности. Различают продольное и поперечное плоскостопие. На часть поперечной деформации приходится до 56%, а на продольное плоскостопие до 32% от всех возможных нарушений формы стопы.


Плоскостопие 3 степени
Причины появления деформации
Основная причина возникновения плоскостопия третьей степени – полное отсутствие профилактики и лечения начальных стадий уплощения стопы. По мере того, как плоскостопие прогрессирует, начинают ослабевать связочные и мышечный аппарат стопы, а кости отделяются друг от друга и нарушается главная функция амортизации. Существует группа факторов риска, которые повышают возможную вероятность развития деформаций:
- Большая масса тела;
- Недуги соединительных тканей;
- Нарушение с метаболизма;
- Особенности рациона, влекущие за собой недостаток полезных веществ;
- Профессиональная занятость;
- Переломы и травмы;
- Остеохондроз;
- Заболевания стопы и крупных суставов нижней конечности;
- Неправильно подобранная обувь.
Симптоматика
Когда стопа перестает выполнять свою прямую функцию амортизации, возрастает усиление нагрузки на голеностопные суставы, а также на коленные и тазобедренные. Поверхности суставов при ходьбе, начинают ударяться друг о друга, что становится причиной болезненных ощущений и травматизации. В большинстве случаев плоскостопие запущенной степени сочетается с артрозами, сколиозом и остеохондрозом. Характерными симптомами плоскостопия 3 степени являются:
- Болевые ощущения в стопе;
- Хроническая усталость в нижних конечностях, сочетающаяся с частыми приступами головной боли;
- Болевые ощущения в области крестцовой части позвоночника и тазобедренного сустава;
- Характерное похрустывание тазобедренного, коленного и голеностопного суставов.


Симптоматика плоскостопия 3 степени
Возможные осложнения
При несвоевременном врачебном вмешательстве уплощение запущенной стадии может стать причиной развития плосковальгусной стопы. В этом случае ступня пациента начинает разворачиваться подошвой внутрь. Это вид плоскостопия 3 степени продольного типа. Поперечное плоскостопие 3 степени становится причиной чрезмерного отклонения большого пальца наружу, а остальные приобретают форму молота.
Обратите внимание!
Поперечная форма плоскостопия нередко приводит к воспалениям в сумке, окружающей сустав.
Комбинированный тип плоскостопия, сочетающий в себе поперечное и продольное, приводит к явным проблемам с ходьбой по причине нарушения распределения веса тела. Функции амортизации претерпевают изменений, отчего коленные и тазобедренные суставы значительно быстрее приходят в негодность. Часть нагрузки при двустороннем плоскостопии возлагается и на позвоночник в результате этого может образоваться межпозвоночная грыжа.
Диагностика заболевания
Самым простым и распространенным способом диагностики плоскостопия является выполнение теста с окрашиванием. Для этого стопы пациента красят водорастворимой краской и отпечатывают на листе бумаги. Отпечатки станут свидетельством заболевания, а также помогут определить стадию недуга.
Другой, явный признак деформации стопы это изнашивание обуви. При наличии плоскостопия протектор на обуви изнашивается с внутренней стороны. При малейших нарушениях необходимо обратиться к ортопеду за диагностикой и дальнейшими консультациями.
На осмотре у врача производится анализ изображения, полученный с помощью специального аппарата – подоскопа. Постановка диагноза включает в себя правильность расположения ориентиров стопы и голеностопа, а также объем движений и угол отклонения от нормы.
Для подтверждения предварительного диагноза назначается рентгенологическое исследование. Это позволяет определить характер и степень изменений в стопе. Производится рентген в двух проекциях в положении стоя на одной ноге – угол наклона при 3 степени плоскостопия составляет выше 150 градусов, а высота свода не более 17 мм. Ниже представлено фото ног при плоскостопии 3 степени.


Характерные признаки плоскостопия 3 степени
Лечение заболевания
Пациенту с диагностированным плоскостопием стоит помнить, что терапия может затянуться на долгие месяцы, а иногда и года. Это зависит от того, готов ли человек беспрекословно выполнять рекомендации ортопеда. Лечение плоскостопия 3 степени заключается в приеме медикаментозных средств, ортопедическом лечении и оперативных вмешательствах. Все зависит от стадии запущенности патологического процесса.
Меры лечения медикаментозными препаратами заключатся в применение протективных средств и лекарств с общеукрепляющими свойствами. В данную группу входят:
- Витаминные и минеральные комплексы;
- Хондропротекторы;
- Биологически активные добавки с гиалуроновой кислотой.
При возникновении воспалительных процессов в стопе, сочетающихся с дегенеративными явлениями, терапия может быть дополнена приемом противовоспалительными средствами нестероидного происхождения и инъекциями внутрь суставов кортикостероидов.
В случае 1 и 2 стадии плоскостопия целесообразно применение ортопедических мер – ношение специально подобранной обуви и стелек. Это позволит разгрузить стопу, распределяя вес человека равномерно. При запущенных стадиях плоскостопия применение ортопедических мер может быть только в составе комплексной терапии. Подбор ортопедической обуви должен осуществляться индивидуально, в зависимости от типа и степени дегенеративных изменений в стопе.
Важно!
При назначении врачом ношения ортопедических стелек необходимо регулярно обследоваться на предмет изменения конфигурации стопы. Если угол подъема стопы меняется, нужно подбирать и менять стельки на новые, с учетом угла подъема свода стопы.
Важной частью комплексного лечения плоскостопия 3 степени является специальная лечебная гимнастика, позволяющая укрепить связочно-мышечный аппарат стопы. Основными рекомендованными упражнениями при плоскостопии являются:
- Подъемы на носки;
- Выполнение перекатываний с носка на пяточную часть;
- Поджимание пальцев на ногах в положении сидя;
- Подъем с пола предметов при помощи пальцев;
- Ходьба по неровным и шероховатым поверхностям;
- Массажи.
Стоит отметить, что все вышеперечисленные упражнения необходимо выполнять каждый день не менее получаса.


Лечебная гимнастика при плоской стопе
Хирургическое лечение назначается только в случае низкой эффективности ранее описанных методик лечения, а также в случаях сильных дегенеративных изменений в стопе. Операции при плоскостопии третьей степени призваны устранить отклонения первого пальца, а также убрать собравшийся инфильтрат в области сухожильных связок и бурс. Немаловажным аспектом является исправление деформаций костных структур, иссечение специфических наростов на костях. Основные показания к проведению хирургического вмешательства на стопе:
- Наросты в области большого пальца, мешающие нормальному передвижению пациента;
- Смещение 1-го пальца;
- Молоточкообразные пальцы на стопе;
- Сильные воспалительные процессы в бурсах сухожилий;
- Деформации в костях плюсны.
Способы хирургических вмешательств разделяют на мягкотканные операции, при которых проводится изменения в связках стопы и сухожилиях. Другой вид операций – это изменения костей переднего и среднего отделов стопы человека. Самым распространенным методом операции при плоскостопии третьей степени является подтаранный артродез. При манипуляции проводится небольшой разрез в области подтаранного синуса стопы и размещается там специальный имплант, выполненный из титана. Это дает возможность изменить положения костей стопы при тяжелой степени патологии, исправляя продольные своды и устраняя плоскостопие.
Само оперативное вмешательство выполняется в пределах получаса, а нахождение в стационаре составляет от 1 до 3 дней. Наиболее эффективно проведение данного вида манипуляции людям в возрасте от 10 до 25 лет.
При появлении дискомфорта при ходьбе рекомендуется обратиться к специалисту за консультацией. Это позволит избежать тяжелых последствий болезни и операции на стопах. Хоть проведение операций повышает шансы на полное восстановление и нормальное функционирование стоп, стоит помнить о длительном периоде восстановления.
что это, как лечить? Профилактические процедуры плоскостопия третьей степени +Фото

 Плоскостопие – это определенная деформация стопы, в результате которой происходит проседание и уплощение ее продольных и поперечных сводов. Результатом подобной патологии стопы выступает утрата способности к качественному амортизационному действию во время хождения человека.
Плоскостопие – это определенная деформация стопы, в результате которой происходит проседание и уплощение ее продольных и поперечных сводов. Результатом подобной патологии стопы выступает утрата способности к качественному амортизационному действию во время хождения человека.

ValgusPro — уникальное средство от вальгусной деформации для повседневной носки.
Что такое плоскостопие
 Плоскостопие – это суставная патология, которая активно руководит двигательными процессами человеческого организма. Из–за нее человек быстро начинает ощущать усталость не только в ногах, но и во всем теле, боль в области колен, нижних конечностей.
Плоскостопие – это суставная патология, которая активно руководит двигательными процессами человеческого организма. Из–за нее человек быстро начинает ощущать усталость не только в ногах, но и во всем теле, боль в области колен, нижних конечностей.
Достаточно большая часть пациентов от 20 – и более лет не имеют представление о прогрессе плоскостопной патологии. Помимо стопы потенциальные больны ощущают дискомфорт и болевой эффект в области спины, позвоночника.
Человеческая стопа в идеальном, здоровом положении имеет поперечный и продольный свод. Свод расположен с внутренней стороны ноги. Их основная цель амортизация тела во время хождения человека, удержание равновесия. Но если происходит дисбаланс в стопе, активно начинается процесс нарушения деятельности мышц, связок, слабеет тонус стопы, неизбежна деформация формы.
В клинической картине данной патологии выделены 5 видов заболевания плоскостопной формы:
- Врожденное плоскостопие. Результат пороков внутриутробного развития;
Врожденное плоскостопие подразделяется на стадии:
- легкая,
- средняя,
- тяжелая.
Приобретенное плоскостопие:
- Статическое плоскостопие. Может начать развитие при ослаблении мышечного тонуса, наследственной предрасположенности в комплексе с неправильной(узкой, не по размеру) обувью и чрезмерными физическими нагрузкам;,
- Рахитическое – развивается на основе перенесенного заболевания — рахит;
- Травматическое – протекает на фоне травмированных компонентов стопы: разрыв связок, перелом костей в районе стопы и лодыжки;
- Паралитическое – развитие на основе перенесенной инфекционной болезни. (полиомиелит и т.д.).

Говоря об общих профилактических процедурах плоскостопия разных степеней и видов, надо обратить внимание на:
- особенно тщательный выбор обуви;
- ежегодная специализированная диагностика;
- проведение медикаментозных и немедикаментозных мероприятий по предупреждению развития рахита и т.д.
Все виды плоскостопия очень опасны для здоровья человека, так как могут спровоцировать болезни: сколиоз, артроз, варикоз. Эта болезнь может коснуться совершенно любого человека, не зависимо от возраста и профессиональной деятельности. Естественно это процесс ускоряет в своем развитии сидячая работа и малоподвижный образ жизни.
Причинами развития данного недуга для такой категории пациентов является:
- недостаток умеренных физических нагрузок,
- ослабление связочной и мышечной тканей;
- избыток веса.
Стоячая работа – риск развития плоскостопия 2 и 3 степени. Так ка на нижние конечности приходится постоянная нагрузка, а мышцы имеют тенденцию уставать и подвергаться деформации.
Отсутствие должного внимания плоскостопию на ранних степени формирования, обязательно приведет к печальным последствиям.
Какие бывают Степени плоскостопия
Первая степень плоскостопия.
 Характерно слабовыраженная позиция заболевания. Иногда человек может испытывать дискомфорт в ступне при беге и простом хождении. Характеристика стадии — первая симптоматика:
Характерно слабовыраженная позиция заболевания. Иногда человек может испытывать дискомфорт в ступне при беге и простом хождении. Характеристика стадии — первая симптоматика:
- — ослабление связочного аппарата,
- — постоянная усталость в ногах;
- — болью в ступнях, следовательно, изменения походки;
Вторая степень плоскостопия.
 Своды стопы частично или полностью уходят. Стопа становится плоской. Характеристика стадии – первая симптоматика:
Своды стопы частично или полностью уходят. Стопа становится плоской. Характеристика стадии – первая симптоматика:
- проявление артроза;
- сложность передвижения, следствие, смена походки, косолапее, заваливание при ходьбе;
- локализация боли в основном в стопах, голени, на участках до колен;
Третья степень плоскостопия.
 Изменённая стопа видна отчетливо. Деформация на лицо. Характеристика стадии – первая симптоматика:
Изменённая стопа видна отчетливо. Деформация на лицо. Характеристика стадии – первая симптоматика:
- сильная и частая боль в ногах;
- продолжительная ноющая боль в голенях, бедрах, пояснице;
- поражение системы опорно-двигательного аппарата;
- явный дискомфорт от ношения обуви;
- деформация пальцев ног, выступление пяточной кости, ступня поворачивается вовнутрь.
Плоскостопие третьей степени
Спуск на самотек заболевания подобного рода, как плоскостопие, очень быстро переходит в более тяжелую стадию. Запущенность патологии плоскостопия быстро переходит от легких форм 1 и 2, к 3 степени, при которой частично\полностью утрачивается функционал связок и сухожилий. Часто развивается необратимый процесс изменений суставов и костей. Пациент мучается сильными болями и быстрой утомляемостью и тяжестью в нижних конечностях.
Плоскостопие – это клинический диагноз, определяемый при рождении или приобретается в течение жизни.
Причины плоскостопия
Основная причина развития плоскостопия – это неразумная и увеличенная нагрузка на стопы и голеностоп, которая не соответствует здоровой нагрузке для данного человека.
Факторы, предрасполагающие к появлению недуга:
 неудобная обувь вообще, а в частности, обувь на высоком каблуке;
неудобная обувь вообще, а в частности, обувь на высоком каблуке;- предрасположенность профессиональной направленности — продавцы, работники промышленной сферы, учителя и т.п.;
- последствия травм;
- разные степени ожирения и нарушенный обмен веществ;
- врожденная или приобретенная слабость мышц, связок.
Плоскостопие поддаётся лечению, особенно при ранней диагностике. У детей этот процесс протекает активнее, чем у взрослых, но тоже требует систематизации процедур.
Армия и плоскостопие третей степени
 Диагноз плоскостопие третьей степени это ограничение от службы в вооруженных силах. Это невозможно из-за физиологических патологий и болевых эффектов организма. Стопа человека с такой стадией плоскостопия полностью лишена амортизационного эффекта, что естественно не годно для прохождения службы, где в основе: ходьба, бег, прыжки с высоты и т.п.
Диагноз плоскостопие третьей степени это ограничение от службы в вооруженных силах. Это невозможно из-за физиологических патологий и болевых эффектов организма. Стопа человека с такой стадией плоскостопия полностью лишена амортизационного эффекта, что естественно не годно для прохождения службы, где в основе: ходьба, бег, прыжки с высоты и т.п.
Природа продумала человеческий организм до мелочей. Именно стопу человека она наделила мощнейшим аппаратом для удобства прямохождения: связки, мышцы фасции. Их нет в коленных суставах, тазобедренном суставе и позвоночнике. Надо понимать, что нет смягчения в суставах при ходьбе или беге, то идет ухудшение состояния других суставов в организме. Добавляются новые болезни суставов, хрящей и мышц: артрозы, остеохондрозы и т.д.

Ярко выраженная симптоматика плоскостопия третьей степени:
 Ярко выраженные неприятные ощущения, возникающие при небольшом надавливании на стопу;
Ярко выраженные неприятные ощущения, возникающие при небольшом надавливании на стопу;- Высокая болезненность, ощущение постоянной тяжести в ступне, отечность сустава после недолгого бега или пешей прогулки;
- Локально — болевой синдром в тазобедренном, коленном, голеностопном суставе. Ломота в области поясничного отдела, ярко выраженный хруст костей;
- Плоская стопа, которая заметна любому, даже не специалисту. Подошва стопы становится шире, пальцы – длиннее. Пяточная зона поражена натоптышами.
- Пятка имеет неправильное положение на стопе, т.е. сильно отклонена наружу. Большой палец ноги сильно уходит в сторону.

ValgusPro — уникальное средство от вальгусной деформации для повседневной носки.
Осложнения без должного лечения
 Без лечения в положенный срок поперечного плоскостопия третей степени, результатом может стать образование плосковальгусной стопы. На данном этапе заболевания любое движение будет вызывать сильную боль.
Без лечения в положенный срок поперечного плоскостопия третей степени, результатом может стать образование плосковальгусной стопы. На данном этапе заболевания любое движение будет вызывать сильную боль.
Поперечное плоскостопие 3 степени приводит к сильному отклонению от нормального расположения большого пальца наружу. Основание большого пальца покрывается костным наростом. Помимо всего выше сказанного, плоскостопие третей степени – одна из распространенных причин вросших ногтей.
Последствия плоскостопия любой степени не безобидны. Это эффект боли в ногах, косолапость, неестественная тяжелая походка. Опасность плоскостопия и в воздействии на позвоночник, развитие мышечных тканей ног, заболеваний стоп (вальгусная деформация, искривление пальцев, пяточные шпоры и т.д.).
Диагностика
 Ранняя диагностика – спасение от третей степени плоскостопия!
Ранняя диагностика – спасение от третей степени плоскостопия!
В диагностических целях применяют множество методов: осмотр; рентген; плантография; электромиография; подография; подометрия.
Тест с окрашиванием — самый известный способ диагностики плоскостопия первых степеней.
Как это делают? Стопа окунается в краску, пациент встает ногами на лист бумаги. Отпечатки ног покажут деформации стопы, можно поставить предварительный диагноз о возможном начале заболевания.
Отличным диагностом плоскостопия является наша обувь. По уровню износа повседневной обуви, которую мы эксплуатируем более 4–5 месяцев, можно определить многое. При здоровой стопе протектор подошвы изношен равномерно. Но если виден износ протектора с внутренней стороны обуви, то это указывает на плоскостопие.
Важно! При появлении первых признаков и неудобств в стопе необходимо обратиться к специалисту!
Ортопед выполнит физикальный осмотр, анализ изображений, полученных при помощи подоскопа. Постановка точного диагноза проводится методом рентгеновских снимков стоп. Так, при плоскостопии третьей степени угол наклона стопы превышает 150°. Высота свода при этом не превышает 17 мм.
Лечение плоскостопия третьей степени
 Терапия патологии может занять продолжительное время, от месяца до нескольких лет. Лечение включает курсовой прием препаратов, ортопедическое и хирургическое лечение. Препаратные меры применяются редко и включают протективные и общеукрепляющие средства. Это комплексы витаминов и минералов, хондропротекторы, БАДы с гиалуроновой кислотой и другими активными компонентами.
Терапия патологии может занять продолжительное время, от месяца до нескольких лет. Лечение включает курсовой прием препаратов, ортопедическое и хирургическое лечение. Препаратные меры применяются редко и включают протективные и общеукрепляющие средства. Это комплексы витаминов и минералов, хондропротекторы, БАДы с гиалуроновой кислотой и другими активными компонентами.
При плоскостопии с воспалительными и дегенеративными процессами, терапия проводится нестероидными противовоспалительными средствами, внутрисуставными инъекциями кортикостероидов.
 Часто и в большей степени применяют ортопедические меры – обувь или стельки. Это методы постепенного исправления дефекта стопы, изменения положения сустава и снижение нежелательной нагрузки. Ортопедические средства подбираются каждому пациенту персонально, исходя из зависимости, степени и вида деформации.
Часто и в большей степени применяют ортопедические меры – обувь или стельки. Это методы постепенного исправления дефекта стопы, изменения положения сустава и снижение нежелательной нагрузки. Ортопедические средства подбираются каждому пациенту персонально, исходя из зависимости, степени и вида деформации.
Терапия в области плоскостопия третьей степени проводится и с помощью гимнастики для укрепления связочного аппарата стопы. Упражнения подбираются персонально с учетом типа деформации.
 Базовые приёмы и методы облегчения и исправления недуга:
Базовые приёмы и методы облегчения и исправления недуга:
- подъемы на носки, перекатывание с носка на пятку;
- поочередное поджимание пальцев ног;
- поднимание пальцами ног мелких предметов;
- хождение по неровностям;
- массаж стоп.
Хирургическое вмешательство необходимо только при низкой эффективности прочих методов, а также при тяжелой деформации стопы, когда ортопедическое лечение нецелесообразно. После операционного вмешательства, в тяжелых случаях, шансы на восстановление стопы резко увеличиваются.
Естественно, лучше не допускать появления деформации стопы. Для предупреждения заболевания следует выполнять ряд рекомендаций:
 Избегать резкого и избыточного набора веса;
Избегать резкого и избыточного набора веса;- Правильное распределения центра тяжести, на 2 стопы при долгом стоянии;
- Массаж нижних конечностей повысит эластичность компонентов стопы;
- Массажные коврики для ходьбы;
- Правильный выбор обуви, отказ от каблуков, высота которых более 3 см;
- ЛФК.
- ортопедические стельки.

ValgusPro — уникальное средство от вальгусной деформации для повседневной носки.
Применение мер по профилактики плоскостопия, особенно третьей степени – дело каждого, но очень простое. Современная медицина изучает также психосоматику плоскостопия, но проверенных данных еще нет. Последние исследования в данной области показали, что данное заболевание может быть связано с зажимом мышц, которое является следствием страха и напряжения. Человек не может расслабиться и принять мир таким, каков он есть. Поэтому, тем, кто страдает такой болезнью, а также родителям стоит больше внимания уделять психологическому состоянию и доверию.

Продольное и поперечное плоскостопие 3 степени – фото ног, симптомы и лечение
Такая нередкая деформация, как плоскостопие, бывает разных видов и разных степеней запущенности. Каждая из этих степеней обладает своими особенностями и требует разных способов воздействия на стопу с целью ее устранения. Плоскостопие 3 степени трудно поддается терапевтическому воздействию и доставляет своему обладателю большое количество неприятностей независимо от вида патологии.
Виды плоскостопия
Выделяют три вида плоскостопия:
- Поперечной направленности. Этот вид характеризуется деформацией свода, расположенного в переднем отделе стопы, по типу уплощения. В этом случае возрастает ширина стопы, и пальцы расходятся в стороны. Поэтому размер угла между плюсневыми костями, показатель которого высчитывается в градусах, определяет степень развития патологии.
- Продольной направленности. В этой ситуации уплощается свод, который имеет продольное расположение, и подошва опускается на горизонтальную плоскость всей своей поверхностью. Длина стопы слегка увеличивается из-за исчезновения свода. Причиной такой деформации обычно является чрезмерная нагрузка.
- Комбинированное уплощение. Иногда деформирование затрагивает и продольные, и поперечные своды, и тогда возникают сочетанные виды.
Вид третьей степени плоской стопы


Фото ног при плоскостопии 3 степени демонстрирует очевидные изменения. Стопа как будто расплющена. Подъем, который при нормальном состоянии ног определяется в месте перехода ее в голеностопное соединение, практически отсутствует. Пальцы ступни выглядят так, будто их развели в форме веера. Промежутки между ними на этой стадии неестественно широкие. Часто пациент даже не способен носить обычную обувь и ему приходится заказывать ее пошив в индивидуальном порядке.
Проявления
Плоскостопие третьей степени может быть. как одностороннее, так и двустороннее. С одной стороны снижение высоты свода происходит обычно в результате травмы. Основным признаком патологии является боль, но локализуется она при 3 степени плоскостопия не только в подошвах, но и в суставах ног, костях таза, пояснице. Возникают серьезные проблемы в вопросе подбора моделей обуви.
Симптомы плоскостопия 3 степени, наиболее часто встречающиеся у пациентов:
- Быстрое развитие утомляемости в процессе ходьбы.
- Даже не слишком продолжительное пребывание на ногах вызывает болезненность в области лодыжек и стоп.
- Спустя небольшое количество времени после пробуждения утром стопы начинают отекать.
- В пояснице появляется необъяснимое чувство ломоты.
- В суставах нижних конечностей как мелких, так и крупных возникают болевые ощущения.
- Форма и рельеф подошвенных суставов изменяются.
Диагностические критерии


Пациенту, обратившемуся за помощью к ортопеду, обязательно будет назначен рентген, который поможет определить степень запущенности уплощения свода с помощью проведения некоторых измерений. При разных видах плоскостопия используются различные критерии. У продольного плоскостопия 3 степени такими критериями являются угол, который сформирован костями предплюсны и плюсны, а также размер свода по высоте. Для данной степени описанные показатели будут иметь значения больше 155˚ и менее 17 мм соответственно
Плоскостопие поперечное 3 степени определяется по величинам двух углов. Один из них образован первой плюсневой костью и фалангой главного пальца и составляет для этой степени от 31 до 40 градусов, а второй между первыми двумя костями плюсны равен в градусах от 16 до 21.
На заметку!
Кроме рентгенологического исследования проводят также обследование с использованием подоскопа, а также томографов.
Чтобы правильно установить диагноз, учитывают, насколько правильно согласно анатомическим критериям, располагаются ориентиры стопы и сустава между ней и голенью. Какой объем движений возможен в суставах, каковы имеющиеся отклонения по величине углов, образованных ими. Еще учитываются такие особенности, как реагирование мышечных волокон и свода стопы на оказываемые нагрузки, вид изношенной обуви и варианты изменения походки.
Как скорректировать деформацию
Лечение плоскостопия 3 степени – дело длительное и не дающее особых гарантий. Процесс восстановления может занять от нескольких месяцев до нескольких лет. Такой временной разброс будет зависеть от пациента и его готовности регулярного выполнения всех врачебных предписаний. Терапия такого состояния помимо физиотерапевтических и гимнастических мероприятий включает прием медикаментозных препаратов и обращение к ортопедическим, а также хирургическим методам.
Гимнастические комплексы упражнений – это неотъемлемая часть в коррекции плоскостопия третьей степени. Упражнения комбинируются с индивидуальным подходом, учитывая особенности деформации. В базовых упражнениях задействованы пальцы ног. Выполняются подъемы и поджимания. С помощью пальцев на стопе поднимают мелкие предметы с горизонтальной плоскости или удерживают карандаш с целью нарисовать фигуры на листе бумаги.


На заметку!
Важное место занимает ходьба по неровным поверхностям. Это может быть галька, песок или специальный коврик массажного назначения. Необходимо сочетать зарядку с массажем, который предварительно проводится в течение 10 минут.
Из лекарственных препаратов используются медикаменты, обеспечивающие протекцию и общее укрепление. К таким группам относятся хондропротекторы и всевозможные витаминно-минеральные комплексы. Если к недугу присоединяются процессы воспаления и дегенерации, то добавляют представителей нестероидных противовоспалительных лекарств или гормональные инъекции внутрь сустава.
Ортопедические меры воздействия на болезнь, которыми стараются ограничиться в случае третьей степени уплощения, заключаются в ношении специальной обуви или применении стелек. Это позволяет приучить стопы располагаться в правильном положении согласно анатомии, воздействуя на них постепенно. Кроме описанного благодаря указанным приспособлениям удается осуществить перераспределение нагрузки, воздействующей на своды в процессе ходьбы, так, чтобы все удары амортизировались связочным аппаратом. Ортопедические средства обладают большим разнообразием и должны подбираться врачом соответствующего профиля в индивидуальном порядке.
Важно!
В процессе носки стелек необходимо регулярное обследование. Если оно покажет, что конфигурация стопы претерпела изменения, то следует подбирать или изготавливать приспособления заново по новым параметрам. Если этого не делать, то эффекта от воздействия стелек или обуви не будет наблюдаться.
Когда консервативные методы оказываются неэффективными, то применяют хирургическую коррекцию уплощения. Также этот метод лечения показан при тяжелой сочетанной деформации. Суть операции состоит в укорачивании неподдающихся корректированию связок и сухожилий. Производят правильное размещение костей и формируют свод схожий с естественным. Проведение операции сильно повышает шансы на успех, но требует дальнейшего применения всех вышеописанных мероприятий. Риск возврата плоскостопия повторно остается высоким даже при хирургическом вмешательстве.
симптомы и причины, диагностика и лечение
Тело человека напоминает сложную конструкцию, где все детали взаимосвязаны. Стопы представляют фундамент, на котором основана конструкция тела. Плоскостопие считается распространённым заболеванием стоп, нарушением страдают 30% населения.
Причины возникновения
Плоскостопие – уплощение свода стопы либо деформация, возникающая по причине различных факторов:
- Серьёзная травма, включая перелом голеностопного сустава. Вследствие длительного пребывания стопы в гипсе, отсутствия физических нагрузок на стопу, развивается мышечная гипотрофия, приводящая к развитию указанного нарушения;
- Недостаток в организме человека витамина D, в результате развивается деформация костей стопы, приводя к развитию плоской стопы;
- Частое использование высокого каблука, туфель на шпильках приводят к уплощению подошвы, деформации пальцев стопы;
- Профессиональная болезнь, возникшая по причине «стоячих» профессиональных обязанностей: повар, продавец, менеджер торгового зала.


Страдания ног
Что происходит со стопой
Стопа человека в нормальном состоянии обнаруживает 2 здоровых свода (продольный и поперечный свод), выполняющих функцию амортизации при ходьбе. Если у человека начинает развиваться степень поперечного или продольного плоскостопия, стопа становится плоской либо в поперечном своде (2 степень), либо в продольном своде (первая степень). Возможны комбинированные деформации, когда уплощаются два свода – 3 степень патологии. В случаях развития продольного плоскостопия 3 степени у человека при ходьбе исчезают амортизирующие функции суставов и происходят ударные нагрузки на голеностопные, коленные и тазобедренные суставы. Суставные поверхности ударяются друг о друга, возникает боль и травма сустава. Сопутствуют продольному плоскостопию артроз, сколиоз и остеохондроз.
Виды плоскостопия
Выделяют три основных вида заболевания:
- Врождённое, диагностируется на первом году жизни;
- Приобретённое, возникает под влиянием факторов повседневной жизни;
- Статистическое, возникающее в результате профессиональных обязанностей «стоячих» профессий.


Проверка плоскостопия
Степени плоскостопия, угол наклона стопы
В зависимости от угла наклона стопы и высоты свода различают степени развития заболевания:
- Первая степень – наклон составляет угол 130-140 градусов, высота достигает 35-25 мм;
- 2 степень – наклон угол от 141 до 155 градусов, где высота свода не более 24 мм;
- 3 степень – наклон составляет угол, превышающий155 градусов, высота менее 17 мм.
Симптомы плоскостопия
Выявить болезнь самостоятельно возможно на поздних этапах развития, яркими симптомы становятся и начинают проявляться при 2 и 3 степени развития болезни. Симптомами проявления плоскостопия 3 степени считаются:
- Боли в стопах при незначительных физических нагрузках: ходьбе, лёгком беге. Нормой считается прохождение человеком от 10 тысяч шагов в день. При пятиминутной ходьбе возникающие болевые ощущения, тяжесть и жжение в области стоп сигнализируют о развитии заболевания;
- Хроническая усталость ног, иногда сопровождающаяся головной болью;
- Ноющие боли в пояснице и отделе тазобедренного сустава;
- Появление хрустов в области голеностопа, колен и тазобедренных суставов.
Прогрессивное развитие плоской стопы третьей степени приводит к изменению походки и осанки человека. Начинает развиваться деформация большого пальца на ноге – палец отходит в сторону, ограничивая движения при ходьбе. Постоянное чувство дискомфорта присутствует на протяжении всего цикла заболевания, лечат болезнь столько, сколько потребуется.
Как выявляется патология
В 90-е годы распространённой проверкой на наличие и степень развития считался метод, которым пользуются ортопеды-консерваторы и сейчас. На белый лист бумаги человек встаёт обеими ногами, с предварительно помеченными стопами специальной быстросмывающейся краской. По отпечаткам стоп устанавливается наличие и степень болезни.
Для подтверждения нарушения проводится рентген стоп, делаются снимки. По рентгеновским снимкам определяется стадия развития деформации стопы. Снимки подшиваются в историю болезни.
В домашних условиях определить наличие и стадии развития гиперпронации можно по повседневной обуви, находящейся в эксплуатации свыше 4-5 месяцев. Если протектор на подошве стирается равномерно, стопа здорова. Если протектор стёрт с внутренней стороны больше, признак свидетельствует о развитии деформации стопы.

Подъём пальца на 90 градусов
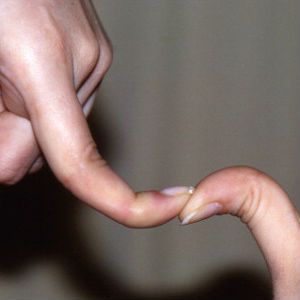
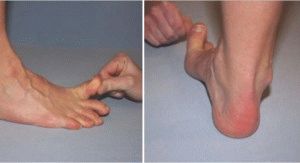
Дополнительный метод проверки – загиб большого пальца на ногах под углом в 90 градусов, при этом человек, у которого проверяется наличие дефекта, должен стоять прямо, смотреть вперёд, ноги на ширине бёдер. Помощник, поднимая большой палец на ноге (угол 90 градусов), оценивает степень тяжести подъёма. При плоскостопии поднять палец на угол 90 градусов невозможно.
Профилактика и лечение, ортопедические стельки
В целях профилактики плоскостопия у женщин потребуется исключить повседневную носку обуви на высоких каблуках. Правильно надевать подобную обувь 2-3 раза в неделю.
В повседневной жизни во время рабочего дня при «стоячей» профессии полезно ежечасно ходить на пятиминутный перерыв.
Осуществляя правильный уход за стопами, возможно избежать развития болезни. К уходу относятся профилактика и своевременное обращение к врачу-ортопеду при наличии признаков плоскостопия.
В целях лечения используются ортопедические стельки – супинаторы, производящие поддержку стопы. Стельки облегчают нагрузку на стопу, помогают корректировать положение стопы при ходьбе. Носить стельки рекомендуется ежедневно. Детское плоскостопие на ранних стадиях легко поддаётся лечению с помощью стелек.


Обувь со специальной стелькой
Медиками разработана ортопедическая обувь со стельками, где включены специальные вставки в подошве и стельках, не дающие стопе возможности заваливаться вовнутрь. Приспособления помогают корректировать высоту внутренней выемки, что значительно облегчает процесс хождения, особенно при развитии плоскостопия третьей степени. Хорошим методом в лечении заболевания считается ношение обуви со стельками и массажные манипуляции на стопах.
Разновидностью методов в лечении патологии станет специальная тридцатиминутная гимнастика, проводимая ежедневно в комплексе с врачебными рекомендациями. Вначале полагается руками помассировать стопы в пределах 2-х минут. Потом в течение 10-15 мин ходить на тыльной стороне стопы, попеременно с внутренней стороной стопы. Последнее упражнение гимнастики – делать перекат с пятки на носок в течение 5-10 мин. Гимнастику делают ежедневно.
Хождение по неровностям (по песку, гальке, массажному коврику) возобновляет хороший поток кровообращения, облегчая симптомы плоскостопия второй и третьей степени.
Ортопеды рекомендуют собирать пальцами ног маленькие предметы, помогая развитию моторики стоп и препятствуя развитию плоскостопия.
При прогрессивном развитии плоскостопия 3 степени требуется оперативное хирургическое вмешательство. После проведённой операции шансы на восстановление стопы резко увеличиваются.
Мифы о плоскостопии
Среди множества людей бытует миф, что обозначенное заболевание – исключительно детская болезнь. Развеем заблуждение. Заболевание появляется при рождении либо в течение жизни. В любом возрасте болезнь способна развиться вследствие травм или неправильного ухода за стопами.
Следующим мифом считается мнение, что болезнь наследственная. У людей с развитой степенью патологии рождаются вполне здоровые дети. Заболевание не влияет на передаваемый генетический набор хромосом, единственным фактором бывает, что степень развитости мышечной ткани у таких детей будет немного ниже, чем у других. При правильных мерах профилактики и правильно подобранной обуви заболевания легко можно избежать.
Плоскостопие 3 степени
На человеческие стопы приходится важная роль при двигательной активности, они смягчают шаги, предотвращают негативное влияние на опорно-двигательный аппарат при беге, прыжках с высоты. Но, как и другие части опорно-двигательного аппарата, при воздействии определенными факторами стопы подвергаются патологическому влиянию. Самое распространенное заболевание стопы – это плоскостопие. Если первая и вторая степени патологии вызывают чувство дискомфорта и незначительную болезненность, то третья степень опасна не только поражением стопы, но и других суставов, а также не редкостью является ситуация, когда человеку присваивается инвалидность по плоскостопию. Разберем, почему 3-я степень плоскостопия влияет на организм в целом.
Также стоит остановиться не только на вопросе болезненных симптомов в области стопы и затруднения движений при плоскостопии, но и поражения суставов артрозом.

С годами костный аппарат теряет свою крепость и защитные свойства, поэтому при увеличении нагрузки, которая возникает при поражении стоп, страдают и другие суставы. Не редкость, когда происходит поражение колен, тазобедренных суставов и позвоночника. Эти факторы вызывают плоскостопие 3 степени с артрозом.
Причины плоскостопия
Причины патологии в целом связаны с увеличением нагрузки на область стопы и голеностопа. Такие факторы, как ношение неудобной обуви, обуви на высоком каблуке, являются нередкими причинами патологии. Также заболевание характерно для людей, которые много времени проводят в положении стоя, — это продавцы, работники промышленной сферы, учителя и подобные профессии. Еще когда у человека возникает острый вопрос, как заработать больше денег, он не бережет себя. Спортсменам с возрастом может угрожать болезнь, если они получали травмы, испытывали перегрузки. Стоит упомянуть ожирение и нарушенный обмен веществ, которые приводят к увеличению нагрузки на ноги и стопы в том числе.
Кроме внешних причин, которые создает человек себе сам, выделяют и внутренние факторы. При врожденных или приобретенных слабостях мышц и связок увеличивается угроза патологии, также к причинам относят травмы. Некоторые инфекции, вирусы могут вызывать плоскостопие. Небольшой процент от всех случаев заболеваний приходится на врожденные патологии, то есть ребенок рождается уже с плоскостопием.
В целом излечить такое состояние у детей намного проще, чем у взрослого человека. Многих подростков и их родителей волнует проблема: берут ли в армию с таким диагнозом?

Плоскостопие 3 степени и армия несовместимы, что прописано в нормативных документах по медицинским показаниям к службе в вооруженных силах. Многие находят в этом плюс, но стоит упомянуть, что запущенное состояние при плоскостопии очень тяжело вылечить. Взрослым людям кардинально поможет только операция, ребенок же имеет шанс исправить процесс деформации и остановить прогрессирование недуга.
Если при первых двух степенях у стопы остаются функции амортизации, то плоскостопие третьей степени лишает этой возможности. Последствия такого состояния печальны, при каждом шаге отсутствует амортизация, и нагрузка идет на другие суставы. Природа наделила именно стопу человека мощным аппаратом связок, мышц, фасций, которые отсутствуют в коленях, тазу и позвоночнике, следовательно, отсутствие смягчения ухудшает состояние других суставов, вызывая артрозы, остеохондрозы и другие патологии.
Классификация
Стоит остановиться на классификации патологии, включая степень и формы заболевания. Всего выделяют три степени заболевания, хотя в некоторых источниках можно встретить 4-ю, запущенную стадию. Но мы остановимся на самой неприятной – третьей степени. На подошве стопы уже развился процесс деформации, изменения отчетливо видны при осмотре и легко диагностируются.

При 3-й степени происходит уплощение сводов стопы, которых всего выделяют два – поперечный и продольный. Иногда встречается сочетанная патология, когда в процесс вовлекаются оба свода. Следовательно, классификация насчитывает три вида патологии – поперечное, продольное и комбинированное плоскостопие.
Если рассматривать степени, то при 1-й отсутствуют яркие клинические проявления, ступня еще имеет свойства амортизации, поэтому появляются симптомы болезненности только в нижней части ног. При второй степени активно начинается процесс деформации, каждый сделанный шаг уже может вызывать боль и дискомфорт. Перестает подходить обувь привычного размера.
Если не начать активно лечить заболевание, то наступает переход болезни в 3-ю стадию. Продольное плоскостопие отличается увеличенными показателями угла свода – он становится больше 155 градусов, а его высота меньше 17 миллиметров. При продольной форме градус угла между 1-2 плюсневыми костями становится около 20. Эти показатели означают, что нарушается функция нормальной походки, преобладают симптомы постоянной боли и без лечения человека ждет инвалидность.
Прежде чем разобрать симптомы патологии, нужно сделать акцент на том, что можно получить плоскостопие 3 степени на одной ноге или обеих сразу, все зависит от причины. Одностороннее поражение бывает при травмах, увеличенной нагрузке на одну ступню – у водителей, к примеру.

Основной симптом болезни – это боль, причем, болят при 3 стадии не только стопы или голеностопы, но и другие суставы. Первыми начинаются страдать колени и кости таза. Также боль охватывает мышцы в области икр, поясницы, бедер. Каждый шаг дается с трудом, так как боль усиливается при нагрузке. Снижается трудоспособность, спортсменам приходится отказываться от тренировок.
Из-за деформации стоп возникает проблема с выбором обуви. Внешне наблюдается расширение стопы, изменение формы пальцев и возникает образование мозолей и «натоптышей».
Хотя продольное плоскостопие встречается реже, но при нем возникает сильная деформация стопы. Дополнительно можно увидеть отечность в области голеностопа. Наступает момент, когда увеличивается нагрузка на позвоночник, начинает болеть спина, появляются головные боли. Внешне заметно, как отклонен большой палец вбок.
При поперечном плоскостопии наблюдается уменьшение размеров стоп, расхождение их в стороны и отклонение первого пальца наружу. Другие пальцы становятся молоткообразной формы, а также для 3-й стадии характерна выпирающая косточка в большом пальце. На подошве наблюдаются «натоптыши», постоянно увеличивающиеся в размерах. Как осложнение, при плоскостопии может развиться бурсит, который ухудшает течение болезни и увеличивает срок лечения.
Как известно, страдают и дети, а так как в детском возрасте из-за развитого подкожно-жирового слоя и гибкого скелета нелегко сразу выявить патологию, которая постоянно прогрессирует.

Именно это может привести к тому, что подросток получит 3-ю стадию болезни. Симптомы у детей схожи с теми, которые проявляются у взрослых людей:
- возникает сильная боль в ногах;
- появляется отечность, изменяется походка;
- появляются проблемы при выборе обуви;
- страдают суставы и позвоночник.
У детей редко лечение начинается с операции, врачи пытаются бороться консервативно, назначая массаж стоп, ЛФК и физиотерапию. Такая возможность вылечивать плоскостопие у детей существует благодаря возможностям растущего организма и быстрым свойствам заживляемости. Разберем проблемный вопрос, как лечить плоскостопие запущенной формы у детей и взрослых и можно ли обойтись без скальпеля.
Лечение плоскостопия 3 степени в большинстве случае не проводится консервативно, так как возникают необратимые процессы деформации, человек испытывает сильные боли и не только в ногах. Больше шансов в излечивании при продольном плоскостопии, при нем можно обойтись без операции, остановив прогрессирование болезни.

Для этого назначаются массаж, лечебная физкультура, физиопроцедуры. Обязательно нужно снизить нагрузку на ноги, при ожирении сесть на диету.
Если эффекта от такого лечения не будет, то назначается операция по типу пересадки сухожилий или резекции части костей. После операции нужно наработать технику занятий ЛФК, которую придется выполнять длительно.
Основной нюанс лечения любой формы плоскостопия – это ношение ортопедической обуви или стелек. Причем, даже при одностороннем поражении нежелательно носить одну стельку или ортопедический ботинок, так как увеличивается нагрузка на вторую ногу. Снимать симптомы болей можно с помощью приема или инъекций препаратов группы НПВС, назначаются гормоны (глюкокортикоиды).
При поперечном плоскостопии 3-й степени вариант того, что будет делаться операция, высок. Другими способами патологию, увы, не вылечить. Возможный эффект от консервативного лечения минимален, так как боли не дадут возможность заниматься ЛФК, делать массаж и другие процедуры. При болях в суставе и позвоночнике помогают методики остеопатии и рефлексотерапии.
После операции есть шанс (и не один) восстановиться полноценно, главное, соблюдать правила реабилитации, пройти курс физиотерапии, нужно следить за весом и носить ортопедическую обувь.
Плоскостопие 3 степени — симптоматика и лечение
Нарушение анатомического положения стопы и ее деформация влекут за собой тяжелые последствия для пациента. Плоскостопие 3 степени нарушает работу крупных суставов нижних конечностей, позвоночного столба и снижает качественные показатели жизни человека. Плоскостопие в запущенной стадии может стать причиной инвалидности. Различают продольное и поперечное плоскостопие. На часть поперечной деформации приходится до 56%, а на продольное плоскостопие до 32% от всех возможных нарушений формы стопы.

Причины появления деформации
Основная причина возникновения плоскостопия третьей степени – полное отсутствие профилактики и лечения начальных стадий уплощения стопы. По мере того, как плоскостопие прогрессирует, начинают ослабевать связочные и мышечный аппарат стопы, а кости отделяются друг от друга и нарушается главная функция амортизации. Существует группа факторов риска, которые повышают возможную вероятность развития деформаций:
- Большая масса тела;
- Недуги соединительных тканей;
- Нарушение с метаболизма;
- Особенности рациона, влекущие за собой недостаток полезных веществ;
- Профессиональная занятость;
- Переломы и травмы;
- Остеохондроз;
- Заболевания стопы и крупных суставов нижней конечности;
- Неправильно подобранная обувь.
Симптоматика
Когда стопа перестает выполнять свою прямую функцию амортизации, возрастает усиление нагрузки на голеностопные суставы, а также на коленные и тазобедренные. Поверхности суставов при ходьбе, начинают ударяться друг о друга, что становится причиной болезненных ощущений и травматизации. В большинстве случаев плоскостопие запущенной степени сочетается с артрозами, сколиозом и остеохондрозом. Характерными симптомами плоскостопия 3 степени являются:
- Болевые ощущения в стопе;
- Хроническая усталость в нижних конечностях, сочетающаяся с частыми приступами головной боли;
- Болевые ощущения в области крестцовой части позвоночника и тазобедренного сустава;
- Характерное похрустывание тазобедренного, коленного и голеностопного суставов.

Возможные осложнения
При несвоевременном врачебном вмешательстве уплощение запущенной стадии может стать причиной развития плосковальгусной стопы. В этом случае ступня пациента начинает разворачиваться подошвой внутрь. Это вид плоскостопия 3 степени продольного типа. Поперечное плоскостопие 3 степени становится причиной чрезмерного отклонения большого пальца наружу, а остальные приобретают форму молота.
Поперечная форма плоскостопия нередко приводит к воспалениям в сумке, окружающей сустав.
Комбинированный тип плоскостопия, сочетающий в себе поперечное и продольное, приводит к явным проблемам с ходьбой по причине нарушения распределения веса тела. Функции амортизации претерпевают изменений, отчего коленные и тазобедренные суставы значительно быстрее приходят в негодность. Часть нагрузки при двустороннем плоскостопии возлагается и на позвоночник в результате этого может образоваться межпозвоночная грыжа.
Диагностика заболевания
Самым простым и распространенным способом диагностики плоскостопия является выполнение теста с окрашиванием. Для этого стопы пациента красят водорастворимой краской и отпечатывают на листе бумаги. Отпечатки станут свидетельством заболевания, а также помогут определить стадию недуга.
Другой, явный признак деформации стопы это изнашивание обуви. При наличии плоскостопия протектор на обуви изнашивается с внутренней стороны. При малейших нарушениях необходимо обратиться к ортопеду за диагностикой и дальнейшими консультациями.
На осмотре у врача производится анализ изображения, полученный с помощью специального аппарата – подоскопа. Постановка диагноза включает в себя правильность расположения ориентиров стопы и голеностопа, а также объем движений и угол отклонения от нормы.
Для подтверждения предварительного диагноза назначается рентгенологическое исследование. Это позволяет определить характер и степень изменений в стопе. Производится рентген в двух проекциях в положении стоя на одной ноге – угол наклона при 3 степени плоскостопия составляет выше 150 градусов, а высота свода не более 17 мм. Ниже представлено фото ног при плоскостопии 3 степени.

Лечение заболевания
Пациенту с диагностированным плоскостопием стоит помнить, что терапия может затянуться на долгие месяцы, а иногда и года. Это зависит от того, готов ли человек беспрекословно выполнять рекомендации ортопеда. Лечение плоскостопия 3 степени заключается в приеме медикаментозных средств, ортопедическом лечении и оперативных вмешательствах. Все зависит от стадии запущенности патологического процесса.
Меры лечения медикаментозными препаратами заключатся в применение протективных средств и лекарств с общеукрепляющими свойствами. В данную группу входят:
- Витаминные и минеральные комплексы;
- Хондропротекторы;
- Биологически активные добавки с гиалуроновой кислотой.
При возникновении воспалительных процессов в стопе, сочетающихся с дегенеративными явлениями, терапия может быть дополнена приемом противовоспалительными средствами нестероидного происхождения и инъекциями внутрь суставов кортикостероидов.
В случае 1 и 2 стадии плоскостопия целесообразно применение ортопедических мер – ношение специально подобранной обуви и стелек. Это позволит разгрузить стопу, распределяя вес человека равномерно. При запущенных стадиях плоскостопия применение ортопедических мер может быть только в составе комплексной терапии. Подбор ортопедической обуви должен осуществляться индивидуально, в зависимости от типа и степени дегенеративных изменений в стопе.
При назначении врачом ношения ортопедических стелек необходимо регулярно обследоваться на предмет изменения конфигурации стопы. Если угол подъема стопы меняется, нужно подбирать и менять стельки на новые, с учетом угла подъема свода стопы.
Важной частью комплексного лечения плоскостопия 3 степени является специальная лечебная гимнастика, позволяющая укрепить связочно-мышечный аппарат стопы. Основными рекомендованными упражнениями при плоскостопии являются:
- Подъемы на носки;
- Выполнение перекатываний с носка на пяточную часть;
- Поджимание пальцев на ногах в положении сидя;
- Подъем с пола предметов при помощи пальцев;
- Ходьба по неровным и шероховатым поверхностям;
- Массажи.
Стоит отметить, что все вышеперечисленные упражнения необходимо выполнять каждый день не менее получаса.

Хирургическое лечение назначается только в случае низкой эффективности ранее описанных методик лечения, а также в случаях сильных дегенеративных изменений в стопе. Операции при плоскостопии третьей степени призваны устранить отклонения первого пальца, а также убрать собравшийся инфильтрат в области сухожильных связок и бурс. Немаловажным аспектом является исправление деформаций костных структур, иссечение специфических наростов на костях. Основные показания к проведению хирургического вмешательства на стопе:
- Наросты в области большого пальца, мешающие нормальному передвижению пациента;
- Смещение 1-го пальца;
- Молоточкообразные пальцы на стопе;
- Сильные воспалительные процессы в бурсах сухожилий;
- Деформации в костях плюсны.
Способы хирургических вмешательств разделяют на мягкотканные операции, при которых проводится изменения в связках стопы и сухожилиях. Другой вид операций – это изменения костей переднего и среднего отделов стопы человека. Самым распространенным методом операции при плоскостопии третьей степени является подтаранный артродез. При манипуляции проводится небольшой разрез в области подтаранного синуса стопы и размещается там специальный имплант, выполненный из титана. Это дает возможность изменить положения костей стопы при тяжелой степени патологии, исправляя продольные своды и устраняя плоскостопие.
Само оперативное вмешательство выполняется в пределах получаса, а нахождение в стационаре составляет от 1 до 3 дней. Наиболее эффективно проведение данного вида манипуляции людям в возрасте от 10 до 25 лет.
При появлении дискомфорта при ходьбе рекомендуется обратиться к специалисту за консультацией. Это позволит избежать тяжелых последствий болезни и операции на стопах. Хоть проведение операций повышает шансы на полное восстановление и нормальное функционирование стоп, стоит помнить о длительном периоде восстановления.
Как лечить плоскостопие 3 степени у взрослого?
Современные люди практически не обращают внимания на состояние собственных стоп, забывая, что от ног часто зависит состояние здоровья организма в целом, и обращаются за помощью к врачам только на последних этапах развития болезни.
Лечить на первый взгляд простое заболевание, именуемое плоскостопие, у взрослых людей сложно. Требуется подготовиться к факту вероятной невозможности окончательного избавления от нарушения.
Что такое плоскостопие
Плоскостопие – заболевание, развивающееся на протяжении жизненного цикла человека, требующее лечения. Ведёт к деформационным изменениям сводов стопы, голеностопных, коленных и поясничных суставов (при прогрессировании 3 и 4 степени плоскостопия).
Если у взрослого человека запущенное плоскостопие 3 степени, при ходьбе происходит ударная нагрузка на голеностопный, тазобедренный и коленный суставы. За счёт ударения суставных поверхностей друг о друга происходит травма сустава, ведущая к различным степеням деформаций. Появление хрустов в коленях сигнализирует, что суставная ткань начала разрушаться, требуется срочно лечить болезнь. При развитии прогрессивной третьей степени плоскостопия может перекоситься скелет человека, лечить болезнь окажется сложнее.
Симптомы возникновения плоскостопия
Среди наблюдаемых симптомов возникновения плоскостопия выделяют:
Усталость и утомляемость
- Утомляемость;
- Головные боли, возникающие к концу дня;
- Боли в голеностопных суставах;
- Боли в пояснице и коленях;
- Возникновение растущих косточек возле пальцев ног;
- Частые отёки ног;
- Контрактура пальцев;
- Появление натоптышей и мозолей на пятках.
При выявлении вышеперечисленных симптомов требуется обратиться к врачу-ортопеду.
Консервативные методы лечения плоскостопия 3 степени у взрослых и детей
Полностью вылечить плоскостопие 3 степени возможно исключи



 неудобная обувь вообще, а в частности, обувь на высоком каблуке;
неудобная обувь вообще, а в частности, обувь на высоком каблуке; Ярко выраженные неприятные ощущения, возникающие при небольшом надавливании на стопу;
Ярко выраженные неприятные ощущения, возникающие при небольшом надавливании на стопу; Избегать резкого и избыточного набора веса;
Избегать резкого и избыточного набора веса;
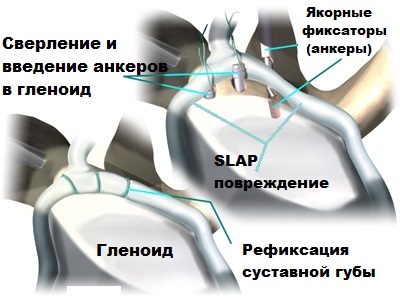
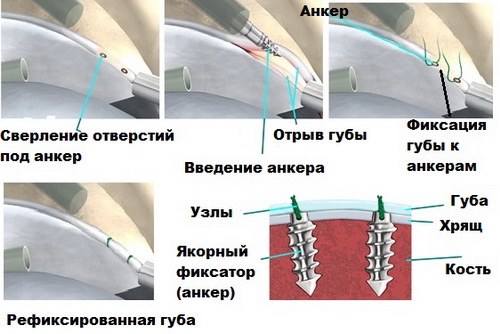
 Наявны деформация и ассиметрия сустава .
Наявны деформация и ассиметрия сустава . Лечение комплексное и индивидуальное.
Лечение комплексное и индивидуальное. Инновационный метод лечения.
Инновационный метод лечения.

 Основные причины повреждения хряща:
Основные причины повреждения хряща:

 Это может способствовать ухудшению состояния. Физиотерапевтические процедуры ускоряют процесс регенерации тканей, обеспечивают доставку полезных веществ в пораженную область. Подобное лечение может назначаться в первые дни после получения травмы. Чаще всего применяется:
Это может способствовать ухудшению состояния. Физиотерапевтические процедуры ускоряют процесс регенерации тканей, обеспечивают доставку полезных веществ в пораженную область. Подобное лечение может назначаться в первые дни после получения травмы. Чаще всего применяется:














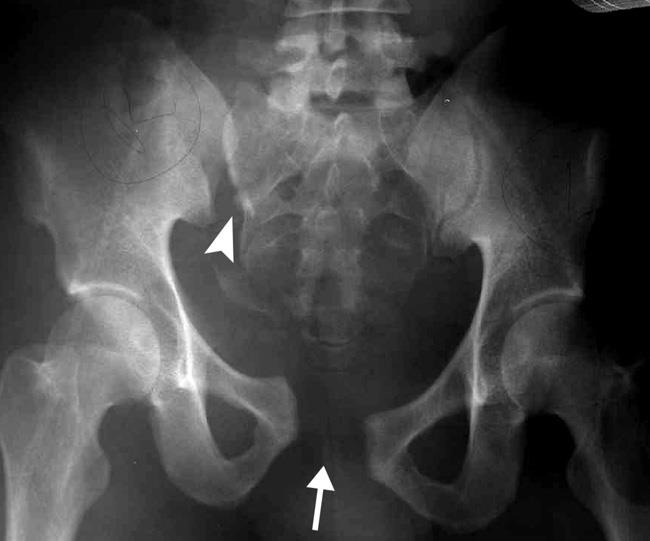












 Пантогор — гель для излечения суставов. Сделан из полностью натуральных компонентов. Продается в упаковке.
Пантогор — гель для излечения суставов. Сделан из полностью натуральных компонентов. Продается в упаковке. Мазь включает в себя 4 природных растения. Полностью натуральный продукт, без побочных эффектов.
Мазь включает в себя 4 природных растения. Полностью натуральный продукт, без побочных эффектов.



 Помогает не только при болях в суставах, но и при болях в спине и мышечных болях! Недавно сорвала спину, таская тяжелые сумки к празднику, не знала, что и делать. По врачам тоже нет ни времени, ни желания бегать. Соседка дала Пантогор, помазала 2 дня и спина прошла. Просто замечательное средство.
Помогает не только при болях в суставах, но и при болях в спине и мышечных болях! Недавно сорвала спину, таская тяжелые сумки к празднику, не знала, что и делать. По врачам тоже нет ни времени, ни желания бегать. Соседка дала Пантогор, помазала 2 дня и спина прошла. Просто замечательное средство. Гель просто замечательный, спасибо тем, кто изобрел и выпустил подобный препарат, которого у нас в СССР не было и отрадясь. До этого я пользовался кремами других производителей, но эффект был незначительный. Только этот помог. Для пожилых людей просто палочка-выручалочка.
Гель просто замечательный, спасибо тем, кто изобрел и выпустил подобный препарат, которого у нас в СССР не было и отрадясь. До этого я пользовался кремами других производителей, но эффект был незначительный. Только этот помог. Для пожилых людей просто палочка-выручалочка. Алина* |
99 |
+1280
Алина* |
99 |
+1280


 Состав массажного бальзама Дикуля
Состав массажного бальзама Дикуля

























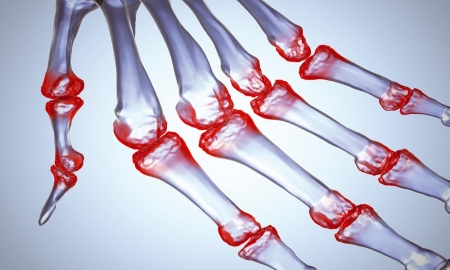




 Еще одна распространенная причина – увеличение содержания кальция в сухожилиях и в связках. Его повышенное содержание на суставных поверхностях костей является распространенной причиной возникновения хруста в шее. Хуже всего то, что позвоночник начинает испытывать повышенные нагрузки. Истирание межпозвоночных дисков приводит к нелинейным движениям со специфичным хрустом.
Еще одна распространенная причина – увеличение содержания кальция в сухожилиях и в связках. Его повышенное содержание на суставных поверхностях костей является распространенной причиной возникновения хруста в шее. Хуже всего то, что позвоночник начинает испытывать повышенные нагрузки. Истирание межпозвоночных дисков приводит к нелинейным движениям со специфичным хрустом. Некоторые отличия техники массажа спины мужчине и женщине. Как делать массаж спины женщине? В чем особенность этой процедуры?
Некоторые отличия техники массажа спины мужчине и женщине. Как делать массаж спины женщине? В чем особенность этой процедуры? Когда хрустит шея при повороте головы, то выделяют два типа лечения — терапевтическое и консервативное лечение болей в шейном отделе.
Когда хрустит шея при повороте головы, то выделяют два типа лечения — терапевтическое и консервативное лечение болей в шейном отделе.









 Лестница гибкости суставов
Лестница гибкости суставов