Нолтрекс состав – “Остенил”, “Гоу-Он” или “Нолтрекс”? – Нолтрекс™. Препарат для лечения остеоартроза, артроза, артрита, остеоартрита и других болезней суставов
Нолтрекс™. Препарат для лечения остеоартроза, артроза, артрита, остеоартрита и других болезней суставов
О ПРЕПАРАТЕ
НОЛТРЕКС™ — искусcтвенный эндопротез на основе трехмерного полиакриламидного сетчатого полимера с добавлениями ионов серебра. Препарат служит для замещения синовиальной жидкости суставов (жидкости, заполняющей полость сустава и выполняющей функцию внутрисуставной смазки). Применяется для лечения артрозов, остеоартрозов, артрита, остеоартрита.
МОЛЕКУЛЯРНАЯ МАССА НОЛТРЕКС™ > 10 000 000 ДАЛЬТОН
Состав:
3х-мерный
полиакриламид, %
4,0 ± 1,5
96,0 ± 1,5
Ионы серебра, %0,0001 – 0,0025
Каждый одноразовый шприц препарата НОЛТРЕКС™ содержит 2,5мл геля для введения в суставную полость.
В отличие от других внутрисуставных инъекций, обычно применяемых в практике лечения остеоартроза, НОЛТРЕКС™ не содержит гиалуроновую кислоту, а также другие компоненты, подвергающиеся расщеплению энзимами, присутствующими в организме человека, что и обеспечивает его долгое нахождение в месте инъекции.
НОЛТРЕКС™ является биосовместимым материалом, не имеющем ни иммуногенных, ни антигенных свойств, не вызывает аллергической реакции в виду своей синтетической природы.
НОЛТРЕКС™ не является фармакологическим препаратом из группы антибиотиков или антимикробных средств, поэтому он не может применяться как основной лечебный агент при бактериальных артритах.
МЕХАНИЗМ ДЕЙСТВИЯ
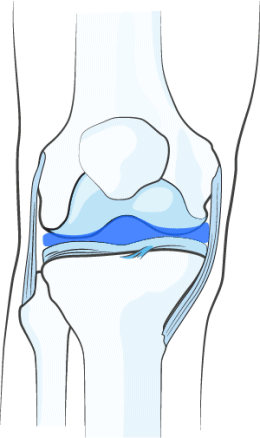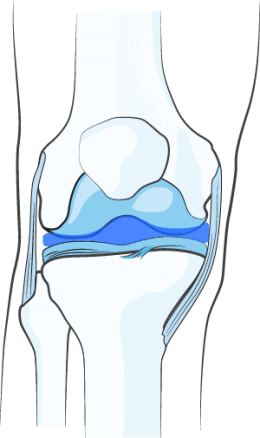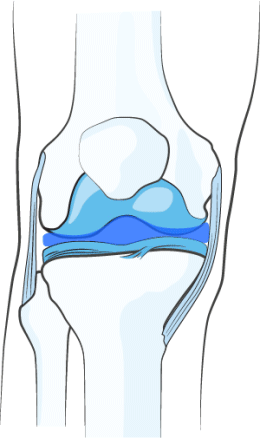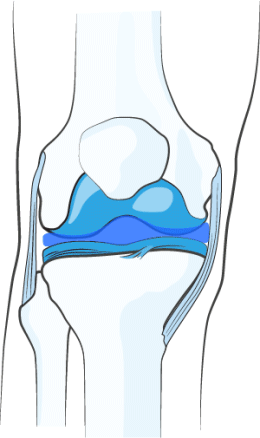
ЗАЩИТА ХРЯЩА
При введении в сустав НОЛТРЕКС™ полностью покрывает равномерным слоем смазывающего геля суставные поверхности и синовиальную оболочку. Слой гидрогеля создает амортизирующий эффект, смягчающий механическую нагрузку на сустав, что в свою очередь помогает сохранить целостность хряща/приостановить дальнейшее разрушение хряща.
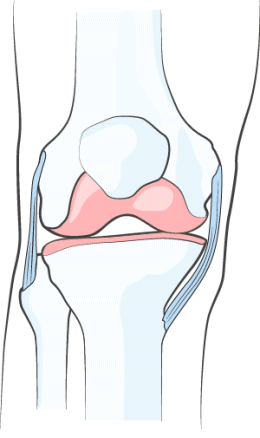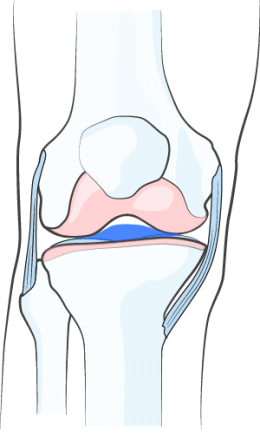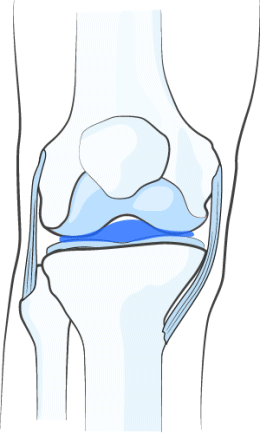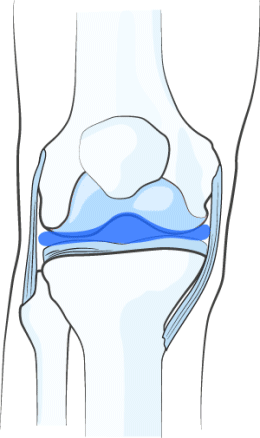
РАЗВЕДЕНИЕ ТРУЩИХСЯ ПОВЕРХНОСТЕЙ
В результате восстановления вязкости синовиальной жидкости происходит расширение суставной щели, то есть физическое разведение соприкасающихся и трущихся поверхностей пораженного сустава. Таким образом, за счёт снижения трения обеспечивается механическая защита суставных хрящей, устраняется постоянный раздражитель в суставе, который обычно и приводит к боли и воспалению.
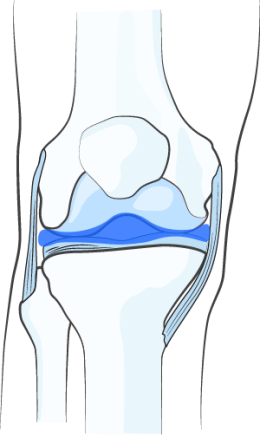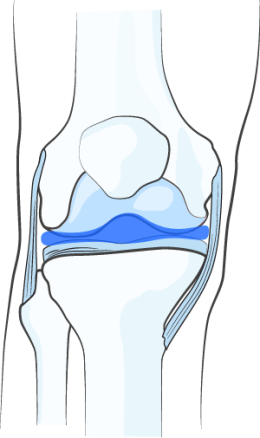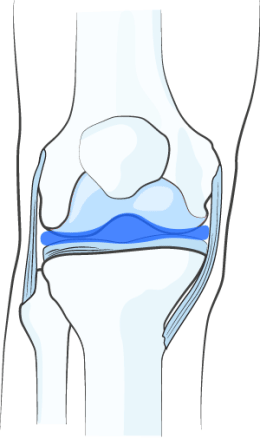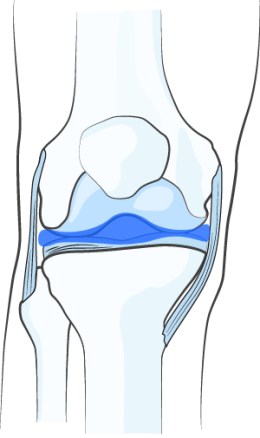
ВОССТАНОВЛЕНИЕ ВЯЗКОСТИ СИНОВИАЛЬНОЙ ЖИДКОСТИ
НОЛТРЕКС™ обладает вязкостными характеристиками близкими к нормальной синовиальной (суставной) жидкости. При введении его в сустав, поражённый остеоартрозом, НОЛТРЕКС™ восстанавливает свойства синовиальной жидкости, нормализуя физические свойства суставной среды.
ЭФФЕКТИВНОСТЬ
Учитывая сложность и необратимость процессов, происходящих в суставах больных остеоартрозом, выбор врачом лечебных препаратов должен осуществляться исключительно исходя из их эффективности. Это необходимо для максимальной стабилизации патологического процесса и предупреждения вторичных изменений в суставе. От эффективности действия препарата зависит сохранение функций сустава и максимальное ограничение влияния болезни на качество жизни пациента.
НАТУРАЛЬНЫЙ ИЛИ СИНТЕТИЧЕСКИЙ?
Существует ошибочное мнение, что использование препаратов на основе гиалуроновой кислоты предпочтительней, нежели полностью искусственных препаратов. Многие аппелируют к тому, что препараты на основе гиалуроновой кислоты схожи по составу с синовиальной жидкостью человека. Однако, беда в том, что сходство это не абсолютное и именно это качественно снижает их эффективность. Изготовленные из сырья животного происхождения, эти препараты легко обнаруживаются имунными клетками организма, (фагоцитами), разрушаются и выводятся из организма. При этом использование сырья животного происхождения часто провоцирует развитие аллергических реакций и воспалительных процессов внутри сустава.1-4 Кроме этого, высокая скорость резорбции обусловливает очень короткий рекомендованный промежуток между повторными инъекциями.
Введение НОЛТРЕКС™ требуется не чаще чем раз в девять месяцев – два года5. Это обусловлено тем, что макромолекулы сетчатого полимера практически невидимы для фагов и выводятся из организма крайне медленно, позволяя максимально продлить лечебный эффект. Синтетическое происхождение препарата полностью исключает аллергические реакции.
Таким образом, ответ на вопрос о выборе препарата для лечения артроза становится очевидным. На данный момент среди средств борьбы с артрозом НОЛТРЕКС™ является абсолютным лидером по эффективности и безопасности.
БЕЗОПАСНОСТЬ
БИОСОВМЕСТИМОСТЬ
Инертные макромолекулы НОЛТРЕКС™ не вступают в реакции с тканями организма. Многолетние исследования полиакриламидов, группы вещества в основе материала НОЛТРЕКС™, показали их высокую совместимость с тканями человека, исключительную гипоаллергенность и отсутствие какого-либо негативного влияния на жизнедеятельность организма пациента.6-10
ПОБОЧНЫЕ ЭФФЕКТЫ
Характерное ощущение «комка», отмечаемое пациентом непосредственно в ходе введения препарата в полость сустава, вызвано гелеобразной консистенцией НОЛТРЕКС™ и легко устраняется несколькими маятникообразными движениями конечности, выполняемыми врачом после манипуляции.
После введения НОЛТРЕКС™ сообщалось о редких случаях жжения в суставе. Все случаи имели легкую или умеренную интенсивность выраженности болевого синдрома со средней продолжительностью 12 – 24 часа, но не превышали 3 суток. Болевой синдром купируется приемом анальгетиков или проходит самостоятельно (курс назначается индивидуально лечащим врачом).
О реакциях гиперчувствительности к препарату до настоящего времени не сообщалось.
Активное серебро при воздействии на повреждённые (воспалённые, травмированные и т.п.) ткани провоцирует развитие болевого синдрома в виде сильного жжения внутри сустава. Поэтому применение материала рекомендовано не ранее, чем воспаление будет погашено.
- Goldberg V.M., Coutts R.D.. Pseudoseptic reactions to hylan viscosupplementation: diagnosis and treatment. Clin Orthop Relat Res. 2004; (419):130-7.
- Pullman-Mooar S. et al.. Are there distinctive inflammatory flares after hylan g-f 20 intraarticular injections? J Rheumatol. 2002; 29(12):2611-4.
- Leopold S.S. et al.. Increased frequency of acute local reaction to intra-articular Hylan GF-20 (synvisc) in patients receiving more than one course of treatment. J Bone Joint Surg Am. 2002; 84-A(9):1619-23.
- Chen A.L. et al.. Granulomatous inflammation after Hylan GF-20 viscosupplementation of the knee : a report of six cases. J Bone Joint Surg Am. 2002; 84-A(7):1142-7.
- Загородний Н.В., Зар В.В.. Эффективность и безопасность лечения остеоартроза коленного сустава Нолтрексом — полимером с перекрёстными связями. // Эффективная фармакотерапия. 2011, № 1, с. 58-65.
- Перова Н.М.. Изучение биологического эффекта материала-биополимера водосодержащего с ионами серебра «Аргиформ». Протокол серии доклинических исследований: Всероссийский научно-исследовательский и испытательный институт медицинской техники МЗ РФ. Москва, 2003.
- Christensen L.H. et al.. Long-term effects of polyacrylamide hydrogel on human breast tissue. Plast Reconstr Surg. 2003; 111(6):1883-90.
- Zarini E. et al.. Biocompatibility and tissue interactions of a new filler material for medical use. Plast Reconstr Surg. 2004; 114(4):934-42.
- Breiting V. et al.. A study on patients treated with polyacrylamide hydrogel injection for facial corrections. Aesthetic Plast Surg. 2004 Jan-Feb; 28(1):45-53. Epub 2004 May 3.
- Wolters M., Lampe H.. Prospective multicenter study for evaluation of safety, efficacy, and esthetic results of cross-linked polyacrylamide hydrogel in 81 patients. Dermatol Surg. 2009; 35 Suppl 1:338-43.
Нолтрекс — Википедия
Материал из Википедии — свободной энциклопедии
Нолтрекс[1] (en.«Noltrex»)– синтетический вископротез. Гелеобразный препарат для лечения остеоартроза и артроза суставов. Относится к группе эндопротезов синовиальной (суставной) жидкости и служит для ее замещения при дефиците. Вязкостные характеристики Noltrex близки к свойствам естественной синовиальной жидкости. Препарат отличается высокой биосовместимостью с тканями человеческого организма, поэтому не обладает иммуногенными или антигенными свойствами.
Получение технологии водосодержащего биополимера с Ag++[2][3]
1980-е, СССР. Создание гидрогеля с целью депо для лекарственных препаратов длительного действия.
1992, Киев. Получен первый продукт на основе гидрогеля для пластической хирургии. В настоящее время этот продукт производится шведской компанией Contura (концерн Ferrosan) под торговой маркой Aquamid™.
1999 Разработана технология получения гидрогеля с антибактериальной активностью.
2001 Произведён Нолтрекс™, эндопротез синовиальной жидкости.
2007 Нолтрекс™ разрешён к применению в Европейском Союзе.
«Нолтрекс» вводится в пораженный артрозом сустав путем инъекций и равномерным слоем покрывает суставные поверхности. Слой гидрогеля выполняет функцию амортизации – смягчает механическую нагрузку на сустав и поврежденный хрящ во время движений.[4][5][6][7][8]
После появления в суставной капсуле жидкого эндопротеза (заменителя синовиальной жидкости) суставная щель расширяется – трущиеся до этого поверхности разводятся в разные стороны. Исчезает постоянный раздражитель – физическое трение, а с ним и боль. Синтетический эндопротез восстанавливает вязкость синовиальной жидкости, вследствие чего исчезает боль и улучшается подвижность сустава.[9][10][11][12][13][14][15][16][17][18][19][20]
«Нолтрекс» – это искусственный эндопротез, в составе которого отсутствуют компоненты животного происхождения и гиалуроновая кислота. Базовый компонент – трехмерный полиакриламидный сетчатый полимер, разведенный очищенной водой (4 % полимера на 96 % воды). Кроме того, в составе присутствуют ионы серебра 0,01-0,02% с обеззараживающим действием.[13][14][21]
Препарат применяется для лечения остеоартроза и артроза любой стадии различных суставов – коленного, тазобедренного, локтевого, кистевого, голеностопного и др. Курс из 1-5 процедур с интервалом в одну неделю дает продолжительный терапевтический эффект. Повторный курс необходим через 9-24 месяца. «Нолтрекс» поставляется стерильным, готовым к применению, в герметичных упаковках с одноразовым шприцом, содержащим 2,5 мл геля. Производитель – «Биоформ» (Россия).[4][5][6][7][8]
- ↑ Нолтрекс в Реестре Лекарственных Средств России (неопр.) (6 сентября 2012).
- ↑ Аскадский А.А., Лопатин В.В. Полиакриламидные гидрогели в медицине. // «Научный мир». — Москва, 2004. — С. 264.
- ↑ Лопатин В.В. Структура и свойства полиакриламидных гидрогелей медицинского назначения. (рус.) // Автореф. на соиск. уч. степ. д.хим.наук. Москва. — 2005. — С. 51.
- ↑ 1 2 Загородний Н.В., Карпович Н.И., Ломтатидзе Е.Ш., Дирин В.А, Абдулхабиров М.А. Внутрисуставное введение полиакриламидного геля «Нолтрекс» в комплексном лечении гонартроза. (рус.) // Учебно-методическое пособие. – Москва. — 2012. — С. 40.
- ↑ 1 2 Загородний Н.В. Применение эндопротезов синовиальной жидкости на основе полиакриламидного гидрогеля при остеоартрозе (рус.) // Opinion Leader. — 2018. — № 8. — С. 32-40.
- ↑ 1 2 Дарьевич Е.Н. Лечение артроза:эффект есть (рус.) // Opinion Leader. — 2018. — № 7. — С. 78-83.
- ↑ 1 2 В.В. Зар, В.П. Волошин, М.Д. Мартынов. Функциональная оценка результатов внутрисуставного введения полиакриламидного геля Нолтрекс™ при лечении пациентов с гонартрозом // Opinion Leader. — 2018. — № 4. — С. 36-43.
- ↑ 1 2 Н.И. Карпович, Н.В. Загородний, Д.В. Скворцов, А.Л. Канаев, М.А. Абдулхабиров, А.Н. Шадян, А. Дамаж. Комплексное лечение пациентов с тяжелой стадией гонартроза с применением внутрисуставных введений полиакриламидного геля Нолтрекс™ (рус.) // Opinion Leader. — 2017. — № 5. — С. 70-77.
- ↑ Загородний Н.В., Зар В.В. Эффективность и безопасность лечения остеоартроза коленного сустава Нолтрексом – полимером с перекрёстными связями. (рус.) // Эффективная фармакотерапия. — 2011. — № 1. — С. 58-65.
- ↑ Н.В. Загородний, Н.И. Карпович, М.А. Абдулхабиров, В.А. Дирин, О.А. Тихонов, Ф.А. Таруходжаев, В.А. Малков. Применение нового биополимерного материала «Нолтрекс» в комплексном лечении пациентов с гонартрозом. // Земский врач. — 2012. — Т. 6, № 17. — С. 49-52.
- ↑ Зар В.В., Волошин В.П., Мартынов М.Д. Функциональная оценка результатов внутрисуставного введения полиакриламидного геля «Нолтрекс» при лечении пациентов с гонартрозом. (рус.) // Альманах клинической медицины. — 2012. — № 27. — С. 18-24.
- ↑ Лопатин В.В., Аскадский А.А.. (Lopatin V.V., Askadskii A.A.). Влияние режима синтеза на структуру и свойства гелей на основе полиакриламида. (Influence of the preparation mode on structure and properties of gels based on poly(acrylamide)) (англ.) // Russian Polymer News. — 2003. — Vol. 8, no. 3. — P. 47-53.
- ↑ 1 2 Лопатин В.В., Аскадский А.А., Васильев В.Г. Набухание полиакриламидных гелей медицинского назначения. // Высокомолекулярные соединения. — 2005. — Т. 47, № 7. — С. 1187-95.
- ↑ 1 2 Лопатин В.В., Аскадский А.А., Перегудов А.С., Берестнев В.А., Шехтер А.Б. Структура и свойства полиакриламидных гелей, применяемых в медицине. // Высокомолекулярные соединения. — 2004. — Т. 46, № 12. — С. 2079-90.
- ↑ Лопатин В.В., Белоненко В.Н., Зар В.В., Аскадский А.А. Сравнительное исследование механического поведения суставной жидкости человека и полиакриламидных гидрогелей в зависимости от давления. // Пластические массы. — 2004. — № 7. — С. 253-255.
- ↑ Павлова А.Б. Ревматологическая служба и заболеваемость ревматоидным артритом в Карачаево-Черкесской республике. // Научно-практическая ревматология. — 2009. — № 5. — С. 83-85.
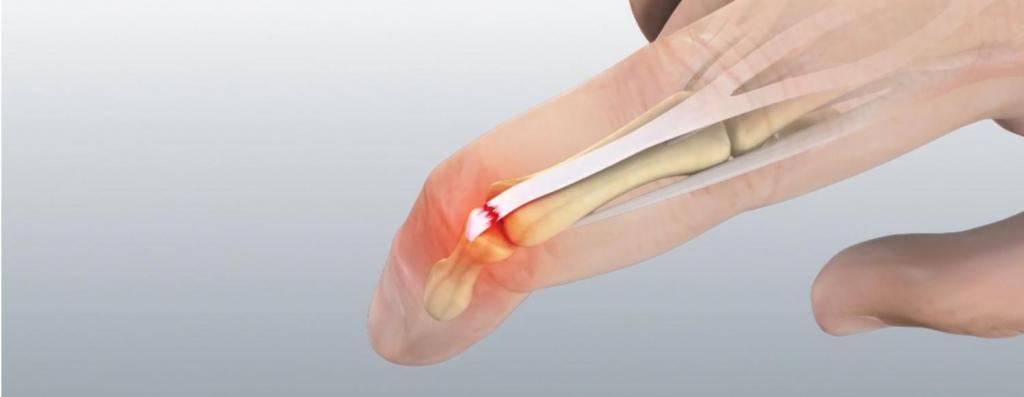
- ↑ Патрикеев Д.В. Использование оригинального сухожильного шва и эндопротеза синовиальной жидкости «NOLTREX» в лечении больных с повреждением сухожилий сгибателей пальцев кисти в зоне фиброзно-синовиальных влагалищ. // Травматология и ортопедия России. — 2006. — Т. 4, № 42. — С. 64-68.
- ↑ Слесаренко Н.А., Широкова Е.О. Оптимизация репаративного хондрогенеза при индуцированном гонартрозе у животных. // Ветеринарная медицина.. — 2011. — № 3-4. — С. 8-10.
- ↑ Слесаренко Н.А., Широкова Е.О. Репаративный остео- и хондрогенез в условиях индуцированного остеоартроза у лабораторных животных. // Российский ветеринарный журнал. — 2012. — № 1. — С. 6-8.
- ↑ С. В. Брагина, Р. П. Матвеев. Роль локальной инъекционной терапии в улучшении качества жизни пациентов с гонартрозом. // Экология человека. — 2015. — № 8. — С. 48-52.
- ↑ Лопатин В.В., Аскадский А.А., Перегудов А.С.. (Lopatin V.V., Askadskii A.A., Peregudov A.S.). Спектральный анализ гидрогелей на основе полиакриламида, изготовленных различными способами.(Spectral analysis of water gels based on polyacrylamide prepared by different ways) (англ.) // Russian Polymer News. — 2003. — Vol. 8, no. 4. — P. 8-14.
инструкция по применению, цена, отзывы и аналоги
Нолтрекс – лекарственное средство, имеющее синтетическое происхождение. В его составе присутствует полимер с жидким типом иона серебра. За счет этого обеспечивается максимальная совместимость различных тканей и клеток организма с этим лекарством. Доказано, что сразу после введения жидкости в сустав у человека не появляются аллергические реакции и другие побочные эффекты.
В инструкции по применению подробно описано, каким образом нужно использовать лекарство. С его помощью удается повысить вязкость суставных жидкостей, а также восстановить эластичность тканей. Препарат рекомендован многими врачами, его часто используют в составе комплексной терапии.
Состав и форма выпуска

Нолтрекс – препарат, выпускающийся в виде специальной жидкости. Она предназначена для внутрисуставного введения. По консистенции она напоминает жидковатое желе. Цвет у полимера прозрачный и желтым оттенком.
Лекарство продается в виде стерильных одноразовых шприцев, которые закрыты специальным замком. Также в комплекте идет специальная игла для введения. В основе препарата лежат ионы серебра, очищенная вода.
Обязательно ознакомьтесь с полным перечнем ингредиентов, чтобы не допустить появления индивидуальной непереносимости сразу после введения.
Показания к применению
По своим химическим свойствам Нолтрекс похож на синовиальную жидкость. Он предназначен для ее замещения в суставах. Чаще всего лекарство назначается для лечения пациентов, страдающих от остеоартроза суставного сочленения, коленного и тазобедренного сустава.
Нолтрекс применяется в составе комплексной терапии, когда патология переходит на 2-3 стадию. Также препарат применяется для лечения прогрессирующего остеохондроза.

Нолтрекс – средство, позволяющее не допустить вероятность развития серьезных осложнений. Оно препятствует дегенеративным процессам в суставах, при которых показано эндопротезирование.
Инструкция по применению
Прежде, чем начать применение Нолтрекса, необходимо тщательно ознакомиться с инструкцией по применению. Многие врачи считают, что этот препарат является одним из наиболее эффективным средством против артроза.
Проводить лечение легко, однако это лучше всего делать опытному специалисту в условиях операционного зала или стерильной амбулатории. Прежде, чем приступить к введению, необходимо тщательно обработать сустав антисептиком. При этом под рукой всегда должен лежать стерильный перевязочный материал.
Вводить Нолтрекс должен врач. Учитывайте, что при наличии выраженного синовита лекарство может вводиться исключительно после пункции сустава – купирования процесса и извлечения эксудата. Сразу после введения пациент должен соблюдать покой и давать минимальные нагрузки на сустав. Такие ограничения следует соблюдать в течение 2 дней.

Обычно повторное введение лекарство проводят через 1-2 года. При необходимости Нолтрекс может вводиться дважды с перерывом в неделю. Не стоит самостоятельно вводить себе препарат, так как это может привести к возникновению множественных осложнений.
Действие препарата
Нолтрекс – препарат, предназначенный для восстановления суставных тканей. Его назначают для купирования дегенеративных процессов. Активные компоненты способствуют избавлению от болезненных ощущений.
Кроме того, Нолтрекс работает по следующим направлениям:
- Обеспечивает защиту хряща – активные компоненты равномерно покрывают сустав изнутри, благодаря чему обеспечивается естественная смазка. Обеспечивается амортизирующий эффект, нагрузка на сустав заметно снижается. Это позволяет сохранить целостность тканей, не допускает дальнейшее разрушение.
- Разведение трущихся поверхностей – при введении Нолтрекса внутрь сустава происходит расширение суставной щели. Это значит, что соприкасающиеся поверхности сустава принудительно расширяются, за счет чего обеспечивается механическая защита от трения и раздраженности. Это позволяет избавиться от боли и воспалённости.
- Восстановление вязкости синовиальной жидкости. Лекарство по своему химическому составу схоже с естественной синовиальной жидкостью.

Противопоказания
Нолтрекс – лекарственное средство, которое положительно сказывается на работе организма. При этом применять его могут не все пациенты.
Категорически запрещено проводить терапию лекарством при наличии следующих противопоказаний:
- Воспалительного процесса в области введения шприца;
- Инфицированный или воспаленный сустав;
- Введение лекарства в железистую ткань;
- Перенесенные артроскопические операции;
- Сахарный диабет – он повышает уязвимость тканей;
- Беременность и кормление грудью.

Применение при беременности и кормлении грудью
Применение Нолтрекса не влияет на беременных и кормящих женщин. Производитель проводил длительные исследования над животными. Было доказано, что компоненты сохраняют репродуктивную способность человека. При этом исследования над беременными и кормящими женщинами не проводилось. Многие специалисты не рекомендуют проведение подобной терапии у этой группы пациентов.
Побочные действия
Прежде, чем начать лечение Нолтрексом, следует ознакомиться с инструкцией по применению. Учитывайте, что это довольно-таки безопасное лекарственное средство, однако оно также способно вызывать какие-либо побочные эффекты.
У пациентов могут возникать следующие побочные эффекты:
- Ощущение жжения внутри сустава. Обычно болевой синдром может продолжаться в течение 12-24 часов. При этом дискомфорт не может продолжаться более 3 суток;
- Отечность сустава самостоятельно проходит спустя некоторое время;
- Болевой синдром – требует дополнительного приема нестероидных противовоспалительных средств;
- Повышенная чувствительность заключается в появлении красноты и зуда вокруг сустава.

Лекарственное взаимодействие
Нолтрекс – лекарственный препарат, который бережно воздействует на организм. Прежде, чем начинать лечением им, необходимо ознакомиться с определенными правилами. Использовать препарат вы можете с другими внутрисуставными инъекциями. При этом производитель не проводил исследований по одновременному использованию Нолтрекса с другими ЛС.
Учитывайте, что принимать лекарство с препаратами, которые восстанавливают вязкость синовиальной жидкости, категорически запрещено. Производитель допускает последовательное введение инъекции с местными анестетиками.
Отзывы
Кристина, 34 года «Моя мама долго жаловалась на боли в коленах от остеохондроза. Чтобы хоть как-то облегчит ее самочувствие, я начала искать эффективное лекарство от боли. Знакомый врач посоветовал уколы Нолтрекс. Их нужно было вводить непосредственно в суставы, поэтому обратились за помощью в поликлинику. Хочу сказать, что буквально за несколько дней она превратилась из постоянно сидящей старушки в активную женщину. Она снова начала заниматься огородом, начала ходить на рынок. Врач сказал, что для достижения наилучшего результата процедуру придется повторить где то через год.»
Михаил, 49 лет «Если вы ищите эффективное средство против остеохондроза, то вам следует обязательно попробовать Нолтрекс. Это лекарство мне назначили после того, как я пропил миллион различных таблеток, которые не принесли мне никакого облегчения. Введение лекарства я проводил самостоятельно – препарат сразу же идет в удобных шприцах, которые предназначены для одной процедуры. Буквально через несколько дней я полностью забыл, что у меня когда-то болели суставы. Конечно, лекарство дорогое, но эффект от него того стоит. Для профилактики обязательно повторю введение через несколько месяцев.»
Виктор, 64 года «Несколько лет назад мне стали сильно болеть колени. Я ходил к огромному количеству специалистов, но они не могли найти причину моего дискомфорта. Только один специалист смог сказать мне, что у меня остеоартрит. Сразу мне назначили противовоспалительные средства, которые не принесли никакого результата. Тогда врач сказал, что нужно пробовать Нолтрекс – это средство мне вкалывали непосредственно в суставы. Хочу сказать, что процедура, конечно, была неприятной, но не болезненной. Буквально через несколько дней регулярных процедур я смог избавиться ото всех болезненных ощущений. Во время использования у меня ни разу не было никаких побочных эффектов.»
Нолтрекс: описание, инструкция, цена | Аптечная справочная Ваше Лекарство
Нолтрекс(р-р д/ин.2,5мл.шприц-амп.N1) Швейцария Chemedica
Нолтрекс
Нолтрекс шприц 2,5мл ?1
Состав
Состав: 3-мерный Полиакриламид – 4,5+1,5 % Би-дистилированная вода – 95,5+1,5 % Ионы серебра – 0,0009-0,0018 %; Форма выпуска: шприц, 2,5 мл ?1
Фармакологическая группа
НолтрексT действует, восстанавливая вязкость синовиальной жидкости в суставах, пораженных остеоартрозом. В результате этого уменьшаются боли и улучшается подвижность сустава. Особенностью материала является большая длительность действия в сравнении с другими материалами, восполняющими вязкость синовиальной жидкости.
Показания к применению
НолтрексT предназначен для лечения остеоартритов всех крупных суставов в любой стадии.
Дозировка
Процедура введения материала в суставную полость производится квалифицированным медицинским персоналом в условиях чистой перевязочной или операционной с соблюдением всех правил асептики и антисептики как при операции. Информация для врачей! Перед введением, аккуратно надавите на поршень шприца до тех пор пока маленькая капелька не появиться на кончике иглы. Вводите НолтрексT только с использованием специальной иглы 18G, находящейся в комплекте. Перед введением материала в сустав, необходимо эвакуировать из его полости экссудат. Та же самая игла должна использоваться как для удаления экссудата, так и введения Нолтрекс T. НолтрексT вводится только в полость сустава. Однако, случайное введение в мягкие ткани не приводит к осложнениям. В коленный и тазобедренный сустав материал вводится по схеме: первая инъекция – 2,5 мл, вторая инъекция через неделю – 5,0 мл, при III-ей и IV-ой стадии остеоартроза по ощущениям пациента, третья инъекция делается еще через неделю в дозе 5,0 мл. Возможен возврат к первоначальной дозировке, если пациент после второй инъекции отмечает дискомфорт. В течение суток после процедуры нагрузки на заинтересованный сустав ограничиваются. В другие крупные суставы материал вводится по 2,5 мл троекратно с перерывом в 1 неделю. Курс целесообразно повторять 1 раз в 12 – 24 мес. в зависимости от клинических проявлений. Внимание! Правильная техника введения – критическая точка для заключительного результата лечения. НолтрексT предназначен только для введения уполномоченным персоналом в соответствии с законодательством. Шприц, игла и любой неиспользованный материал должны быть уничтожены непосредственно после сеанса лечения согласно законодательству страны. Форма поставки НолтрексT поставляется в стерильном пластмассовом шприце с замком Луер-Лок упакованном в блистер, стерильная игла 18G x 1 1/2 >, отдельно от шприца, инструкция. Каждый шприц содержит биополимер водосодержащий с ионами серебра (БВИСА) стерилизованный паром. Число единиц в упаковке и объем, содержащийся в каждом шприце, указан на внешней упаковке.
Противопоказания
НолтрексT предназначен для использования как инъекционный внутрисуставный препарат. Не вводить в железистые образования. Повторно не стерилизовать. Не смешивать с другими препаратами. Процедура лечения и устройства, связанные с введением НолтрексT несут минимальный риск кровотечения, так же, как и другие подобные инвазивные суставные процедуры. Должны соблюдаться обычные предосторожности, связанные с инвазивными суставными процедурами, а именно: введение материала возможно только в условиях чистой перевязочной или операционной квалифицированным медицинским персоналом. НолтрексT не должен применяться, если есть заболевание кожи в области предполагаемого введения материала. Не используйте НолтрексT ни с какими другими инъекционными препаратами. Запрещено введение материала, если сустав инфицирован или воспален. Принимая во внимание легкую уязвимость тканей при диабете, необходимо внимательно относиться к использованию материала у этой категории пациентов. НолтрексT не был проверен среди беременных или кормящих женщин.
Особые указания
Не допускать замораживания и перегрева! Хранить в недоступном для детей месте! Не использовать при нарушении целостности стерильной упаковки!
Условия хранения
Хранить при температуре от 0°С до+30°С в сухом защищенном от света месте!
[[2390,3237],[52,3350],[328,2800],[2101,2851.9],”d77473a650775f7cd79d13af628e090e”]
О молекулярной массе – Нолтрекс™. Препарат для лечения остеоартроза, артроза, артрита, остеоартрита и других болезней суставов
Одной из основных характеристик препаратов гиалуроновой кислоты (ГК), обеспечивающих продолжительность терапевтического эффекта медицинских препаратов для внутрисуставных инъекций, является молекулярная масса.
От молекулярной массы зависит скорость деградации, т.е. разрушения полимера. При низкой молекулярной массе полимер быстро подвергнется разделению, пока молекулярная масса не уменьшиться до критических значений и препарат не выведется из организма в виде мономеров и коротких линейных полимеров.
В случае же высокой молекулярной массы, деградация полимера будет происходить медленно, соответственно и лечебный эффект будет пролонгирован.
Средняя молекулярная масса «нормальной» гиалуроновой кислоты в здоровом суставе составляет 3 140 000 Да. В норме происходит постоянное ее обновление: синовиоциты синтезируют длинные цепи ГК, которые в полости сустава под действием гиалуронидазы расщепляется и выводится из организма. При патологических явлениях, когда происходит преобладание распада ГК над синтезом, или синтезируется измененная ГК с низкой молекулярной массой, происходит ухудшение любрикационных и амортизационных свойств синовии.
Для восстановления этих свойств в настоящее время используются препараты ГК, которые можно разделить на 3 группы, в зависимости от молекулярной массы.
| Низкая молекулярная масса | 500 000 – 800 000 Да | хорошо переносятся пациентами, требуют большого количества инъекций на курс и минимальный срок действия за счет быстрого выведения из сустава |
| Средняя молекулярная масса | 800 000 – 2 500 000 Да | являются самыми распространенными для применения, требуют около 5 инъекций на курс и короткий срок действия. |
| Высокая молекулярная масса | от 2 500 000 Да | медленнее выводятся из сустава, обладают длительным действием и требуется минимальное количество инъекций на курс. |
Но, даже ГК с высокой молекулярной массой подвергаются быстрому распаду за счет гиалуронидазы (специфически фермент, расщепляющий гиалуроновую кислоту; присутствует в живом организме) и сохраняется в суставе не более 10 дней.
Препараты гиалуроновой кислоты любой молекулярной массы имеют широкое распространение, но обладают весьма кратким сроком действия, а также часто являются виновниками аллергических и инфекционных осложнений при их введении, за счет использования при их производстве продуктов биологического происхождения.
Наиболее эффективный и безопасный вариант – синтетический протез синовиальной жидкости.
НОЛТРЕКС™ является полностью синтетическим протезом синовиальной жидкости, избавленным от побочных действий гиалуроновых кислот, не подвергает опасности аллергии и инфекции, имеет высокую биосовместимость с тканями организма, кроме того обладает бактериостатическими свойствами за счет наличия ионов серебра.
Молекулярная масса НОЛТРЕКС™ составляет > 10 000 000 Дальтон, что ставит его на первое место по молекулярной массе среди всех имеющихся препаратов для внутрисуставных инъекций. При этом в организме нет специфических ферментов, способных разорвать связи полимера. А вязкостно-элластические характеристики практически полностью идентичны нормальной синовиальной жидкости, что было доказано в сравнительных тестах.
Поэтому высокая молекулярная масса НОЛТРЕКС™ наравне с такими свойствами, как присутствие ковалентных связей (т.н. поперечная сшивка) между линейными цепями полимера, позволяющие ему не распасться в воде, но при этом осуществлять большую степень поглощения воды и отсутствие в организме специфических ферментов (на подобии гиалуронидазы), способных расщепить межмолекулярные связи полимера, придает визкопротезу НОЛТРЕКС™ способность сохранятся в полости сустава продолжительное время (более 1 года) с высокой эффективностью оказывая лечебное воздействие, что клинически выражается в уменьшении болей, стабилизации сустава и улучшении биомеханики движений.
Функциональная оценка результатов внутрисуставного введения полиакриламидного геля Нолтрекс при лечении пациентов с гонартрозом
В. В. Зар (1) , В. П. Волошин (1) , М. Д. Мартынов (2)
1 Московский областной научно-исследовательский клинический институт им. М. Ф. Владимирского, Москва
2 Московский областной госпиталь для ветеранов войн
На основании разработанной ранее теории о вязкоэластической защите сустава возникла актуальность изучения препаратов, корригирующих вязкостные характеристики синовиальной жидкости при остеоартрозах. По данным Кокрановских обзоров, достоверно доказанная эффективность инъекций препаратов гиалуроновой кислоты сохраняется в течение 13 недель. Проведенное многоцентровое открытое клиническое исследование показывает стойкий эффект после однократного внутрисуставного введения полиакриламидного эндопротеза синовиальной жидкости Нолтрекс™ у пациентов с гонартрозом на протяжении 24-недельного исследования.
Остеоартроз — гетерогенная группа дегенеративных заболеваний суставов различной этиологии со сходными клинико-морфологическими проявлениями и исходом. Это наиболее часто встречающаяся нозология в любой ортопедической клинике: от нее страдают от 6,4 до 12% людей в популяции. В мире на сегодняшний день насчитывается около 585 млн человек с деформирующим артрозом, а в России — около 15 млн. Бóльшая часть пациентов — старше 60 лет, но при этом остеоартроз — самая частая в ортопедии причина инвалидизации социально активной группы людей [2, 6, 10, 12]. В настоящее время в ортопедических клиниках применяют различные методики лечения артроза: консервативные (фармакологические, нефармакологические, физиотерапевтические, внутрисуставные инъекции) и оперативные. К последним относят артроскопические лаваж и дебридмент, туннелизацию субхондральной кости, эндопротезирование. В то же время корригирующие остеотомии и артродез утрачивают свою актуальность [4, 5, 7, 8, 9, 13, 14, 15, 16, 17]. Патогенез развития остеоартроза можно объяснить тем, что оказываемая на суставной хрящ нагрузка превышает его способность эту нагрузку выдерживать. Кроме того, нарушаются ферментативные факторы регуляции, вследствие чего развиваются дегенерация и деструкция гиалинового хряща. В последние годы была разработана концепция вязкоэластической защиты сустава, отражающая понимание зависимости реологических свойств синовиальной жидкости и устойчивости хряща к нагрузкам. При этом упруговязкие свойства синовиальной жидкости определяются содержанием в ней гиалуроновой кислоты (hyaluroniс acid — HA) [5]. В 2003 году на конференции Европейской антиревматической лиги была рекомендована для практического применения вискосапплементирующая терапия (ВСТ), которая впоследствии быстро получила свое развитие в различных ортопедических клиниках Европы и США [12]. Российские авторы также приводят данные об эффективности ВСТ как изолированной, так и в сочетании с другими методами лечения [8].
Нолтрекс™ —полимер, имеющий близкие с синовией физические параметры, содержащий ионы серебра, ареактивный по отношению к биологическим тканям, способен длительно находиться в полости сустава
Самые распространенные ранее методики лечения остеоартроза — инъекции HA, пероральные хондропротекторы, лаваж и дебридмент — в настоящее время претерпели критическую оценку, отраженную в Кокрановских обзорах. Основные выводы исследователей-аналитиков звучат так:
- позитивный эффект инъекций препаратов HA доказан только для терапии в течение 13 недель;
- результаты лечения пациентов с гонартрозом тремя упомянутыми выше методами не позволяют говорить об их однозначной клинической эффективности [11].
Около 15 лет назад в клинике ортопедии МОНИКИ в практику был внедрен новый биомеханический эндопротез синовиальной жидкости под торговым наименованием Нолтрекс™ [1, 3]. Ранее группой отечественных авторов для оценки защитных свойств смазывающих жидкостей было внедрено понятие сдвиговой вязкости и разработан прибор для его измерения [18]. Предшествующие клиническим исследованиям трибологические испытания показали, что полиакриламидный гидрогель с ионами серебра обладает схожей с синовией сдвиговой вязкостью[18]. Таким образом, этот полимер, имеющий близкие с синовией физические параметры, содержащий ионы серебра, которые защищают эндопротез от бактериального обсеменения, и ареактивный по отношению к биологическим тканям, способен длительно находиться в полости сустава, выполняя функцию корректора синовиальной жидкости больного сустава.
Цель настоящего исследования — определение клинической эффективности внутрисуставного введения полиакриламидного геля Нолтрекс™ для увеличения вязкости синовиальной жидкости при гонартрозе II–IV стадий.
МАТЕРИАЛЫ И МЕТОДЫ
Многоцентровое неконтролируемое (открытое) клиническое исследование проведено на базе МОНИКИ им. М. Ф. Владимирского, Московского областного госпиталя для ветеранов войн и муниципальных больниц Московской области (МУ Дзержинская ГБ, МУ Ивантеевская ЦРБ, МУ Домодедовская ЦРБ). Исследование запланировано и осуществлено в соответствии с национальным стандартом ГОСТ Р 52379-2005 «Надлежащая клиническая практика». В исследовании принимали участие пациенты обоих полов в возрасте от 43 до 89 лет с одно- или двусторонним гонартрозом. Критерии включения в исследование:
- верифицированный клинически идиопатический гонартроз;
- рентгенологически верифицированный гонартроз II–IV по Келлгрен;
- длительность заболевания не менее 1 года.
Критерии исключения:
- вторичный гонартроз;
- хроническая активная фибромиалгия;
- поражение кожи вокруг сустава;
- интеркуррентные заболевания в стадии декомпенсации;
- введение HA в исследуемый сустав не более чем за 6 месяцев до исследования;
- введение кортикостероидов и/или выполнение артроскопического лечения не более чем за 3 месяца до исследования;
- курсовой прием НПВП менее чем за 1 месяц до исследования и во время всего 24-недельного периода;
- введение Нолтрекс™ менее чем за 2 года до исследования.
 Препарат вводили единовременно в полость коленного сустава в количестве 5 мл в верхний заворот, с наружной стороны, в положении лежа; перед введением препарата из сустава эвакуировался экссудат. При двустороннем поражении препарат вводили одновременно в оба сустава.
Препарат вводили единовременно в полость коленного сустава в количестве 5 мл в верхний заворот, с наружной стороны, в положении лежа; перед введением препарата из сустава эвакуировался экссудат. При двустороннем поражении препарат вводили одновременно в оба сустава.
Клинико-функциональную оценку состояния проводили перед введением и на 1-й, 6-й и 24-й неделе после инъекции препарата. Сбор данных выполняли путем заполнения опросника Лекена. При двустороннем поражении (в случае его асимметричности) оценку состояния проводили с акцентом на сустав с исходно более выраженными патологическими симптомами. Результаты обрабатывали с применением пакета SPSS 13.0. Анализ проводили параметрическими и непараметрическими методами: оценивали значения отдельно взятых признаков (балльная оценка каждого из вопросов в опроснике Лекена) и суммарного индекса Лекена; при этом пациентов делили на условные группы по полу и стадии поражения суставов.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Перед исследованием был проведен скрининг 303 пациентов, 236 из которых соответствовали критериям и были включены в исследование. Всем 236 пациентам было выполнено однократное внутрисуставное введение Нолтрекс™. До конца исследования дошли 186 пациентов, 18 человек прекратили участие до наступления конечного этапа (14 вышли по желанию, 4 принимали НПВП в течение не менее двух недель). На завершающем этапе участие прекратили 32 пациента: трое из них по причине развития патологических состояний, не связанных с проводимым лечением, 12 вернулись к исходному состоянию, остальные прекратили исследование по желанию, без объяснения причин. Средний возраст пациентов составил 65,3±11,56 лет; соотношение мужчин к женщинам составило 1:2. Соотношение пациентов со II, III и IV стадиями гонартроза в группах составило 5,8:6,2:1 — у мужчин и 4,9:4,1:1 — у женщин. Демографические характеристики и распределение пациентов по стадиям процесса и количеству пораженных коленных суставов представлены схематически (рис. 1).
В одновыборочном тесте Колмогорова — Смирнова распределение значений балльной оценке не подчиняется, а суммарного индекса — подчиняется нормальному распределению, поэтому балльные признаки оценивали при помощи непараметрических критериев, а значения индекса — при помощи параметрических. На диаграмме, представленной на рис. 2, показана динамика значения среднего «суммарного индекса Лекена» и его стандартной ошибки для условных групп по стадиям гонартроза.
Тенденцию к более быстрому снижению индекса и, соответственно, улучшению клинических показателей имеют пациенты со II стадией артроза. У пациентов с III и IV стадиями выявлено постепенное уменьшение индекса. При проведении многофакторного анализа ANOVA с поправкой Бонферрони в общей группе обнаружены статистически значимые различия между всеми группами в разные сроки. При попарных сравнениях в Post Hoc-тесте среди пациентов-мужчин отсутствовали значимые различия между группами с III и IV стациями на 0-е сутки и на первой неделе (что не имеет значимого влияния на результаты исследования), а среди женщин различия были во всех случаях. Полученные данные говорят о достоверной разнице в значениях индекса Лекена внутри группы в различные сроки и между группами в одинаковые сроки исследования.
 Корреляционный анализ Пирсона выявил наличие средней и сильной положительной статистически достоверной корреляционной связи между возрастом пациентов и стадией артроза, а также между возрастом и величиной индекса Лекена в различные сроки исследования. Эти данные соответствуют тому факту, что в старшем возрасте больше пациентов с более тяжелыми формами гонартроза и, естественно, с более выраженными клиническими проявлениями. Такая взаимосвязь явлений лишь отображает закономерность процесса при гонартрозе. Выявлена сильная и очень сильная положительная связь между стадией артроза и значениями индекса Лекена, рассчитанными в разные сроки исследования для общей группы, а также для мужчин и женщин в отдельности. Это подтверждает тот факт, что индекс Лекена, вне зависимости от срока определения, достоверно увеличивался в группе с более тяжелыми проявлениями артроза (см. табл.). При сравнении количества пораженных суставов и величины индекса взаимосвязь достоверная, но слабая. Следовательно, количество пораженных суставов оказывает невыраженное влияние на результат проводимого лечения, хотя тенденция к тому имеется.
Корреляционный анализ Пирсона выявил наличие средней и сильной положительной статистически достоверной корреляционной связи между возрастом пациентов и стадией артроза, а также между возрастом и величиной индекса Лекена в различные сроки исследования. Эти данные соответствуют тому факту, что в старшем возрасте больше пациентов с более тяжелыми формами гонартроза и, естественно, с более выраженными клиническими проявлениями. Такая взаимосвязь явлений лишь отображает закономерность процесса при гонартрозе. Выявлена сильная и очень сильная положительная связь между стадией артроза и значениями индекса Лекена, рассчитанными в разные сроки исследования для общей группы, а также для мужчин и женщин в отдельности. Это подтверждает тот факт, что индекс Лекена, вне зависимости от срока определения, достоверно увеличивался в группе с более тяжелыми проявлениями артроза (см. табл.). При сравнении количества пораженных суставов и величины индекса взаимосвязь достоверная, но слабая. Следовательно, количество пораженных суставов оказывает невыраженное влияние на результат проводимого лечения, хотя тенденция к тому имеется.
Дескриптивная статистика в виде частотной характеристики некоторых признаков балльной оценки опросника Лекена приведена графически на гистограммах. В группе пациентов-женщин изначально превалирует ночная боль, которая тем не менее уходит быстрее, чем у мужчин, признак «утренняя скованность в суставах» в нулевой срок также более выражен у женщин (рис. 3). Это касается и изменения максимальной дистанции ходьбы без боли, тем более что женщины реже пользуются костылями или тростью. Уже к первой неделе после инъекции значительная часть группы со II стадией заболевания освобождалась от болевого синдрома, в то время как в группе с III стадией улучшение в большинстве случаев наступало чаще к шестой неделе, а с IV стадией болевой синдром стихал, но не исчезал. В группе больных со II стадией максимальная дистанция к концу первой недели после инъекции увеличилась в среднем на 500 м, а через шесть недель составила 1 км, причем достигнутое расстояние без боли через 24 недели осталось прежним и стало таковым в большинстве случаев. Для групп с III и IV стадиями стартовое расстояние было меньшим (100–300 м), и прирост расстояния был более растянутым во времени — к шестой неделе пиковым расстоянием было 300–500 м. Однако в группе с III стадией к 24-й неделе оно улучшилось и в части случаев достигало 1 км, а у больных с IV стадией только наметило тенденцию к достижению расстояния в 500–900 м. Для группы со II стадией позиция «ходьба с тростью» была неактуальна, так как большинство пациентов этой группы ходили без приспособлений (рис. 3 D). Уже через одну неделю после инъекции больные с III стадией начинали отказываться от использования трости (чаще женщины), а к 24-й неделе уже большинство перемещались без нее. В группе с IV стадией с более выраженной и давней патологией, где с тростью или костылем ходили 9 пациентов, а с двумя костылями — 8, к шестой неделе отказались от одного костыля 7 пациентов, а к 24-й неделе уже все ходили либо с тростью, либо с одним костылем.
Проведены попарные и групповые сравнения значений всех признаков из опросника при помощи теста Манна — Уитни и медианного теста Краскела — Уоллиса. Во все сроки наблюдений при сравнении значений между парами групп со II и III и со II и IV стадиями определены значимые различия. При сравнении пациентов с III и IV стадиями на 0-е сутки отсутствовали различия по признакам «ночная боль» и «боль при ходьбе», на первой неделе — по четырем признакам, на шестой неделе — по пяти, в конце исследования — по половине признаков различия между группами не отмечено. При проведении однофакторного анализа Фридмана с тестом χ2 выявлено влияние сроков исследования на балльные показатели во всех группах, исключение составили признаки «боль при вставании» на первой неделе и «спуск вниз по лестнице» — на 24-й.
Корреляционный анализ Спирмэна показал:
- отсутствие значимой связи проявления 36 из 48 признаков и пола пациентов, остальные связи были слабые и разнородные;
- наличие слабой связи между количеством суставов и проявлением 27 из 48 признаков и отсутствие ее в остальных случаях, чаще в конце первой недели;
- наличие значимой средней, сильной и очень сильной положительной связи между проявлением 45 из 48 признаков и возрастом пациентов, а также между проявлением всех признаков и стадией гонартроза.
При этом в анализе взаимосвязи стадии и клинических проявлений наибольшую выраженность показали признаки «максимальная дистанция ходьбы без боли» (0–1–6 недели), «ходьба по лестнице» (0–6–24 недели), а также «боль при вставании», «боль при стоянии», «ходьба с тростью» (шестая неделя).
В результате проведенного многоцентрового клинического исследования в большинстве случаев мы получили стойкий клинический эффект после однократного внутрисуставного введения Нолтрекс™, причем ни у одного из 186 пациентов не было отмечено развития осложнений или побочных реакций, а также гиперчувствительности к полимеру.
Отмечена прямая зависимость между стадийностью процесса и скоростью купирования (или ослабления) болевого синдрома и улучшением функционального состояния коленного сустава, которые, естественно, быстрее проявлялись в группе со II стадией и чуть запаздывали в группах с III и IV. Этот эффект в некоторой степени также касался и пациентов с двусторонним гонартрозом по сравнению с односторонним, а также представителей более старшей возрастной группы. Значимой разницы при сравнении результатов мужской и женской групп получено не было. Очевидное клиническое улучшение в группе со II стадией наступало уже к концу первой недели после инъекции, в то время как в группах с III и IV стадиями в полной мере эффект вискосапплементации наступал между первой и шестой неделями.
В ходе исследования мы пришли к выводу, что эндопротез, помимо своего основного действия в качестве ВСТ, оказывает также и непрямой эффект: за счет большой продолжительности защитного действия достигается столь длительная разгрузка сустава и компенсирующих его функцию мышц, что происходит восстановление изометрических и динамических возможностей нижних конечностей.

В заключение приводим данные частичного катамнестического опроса 20 пациентов из группы исследования, которые не были включены в исследование. Пациенты были опрошены спустя 3 года после инъекции Нолтрекс™. У 4 человек эффект длился не более 6 месяцев, причем 1 пациент отметил лишь незначительное временное улучшение; несколько пациентов показали заметное или выраженное улучшение состояния на протяжении 1–1,5–2 лет (2–6–6 пациентов соответственно). У двух человек эффект от единственной инъекции Нолтрекс™ длился около 3 лет, и лишь в последнее время при почти полностью восстановленной функции стал возвращаться болевой синдром.
Анализ данных, полученных в результате проведенного клинического исследования, показал выраженную и пролонгированную эффективность полиакриламидного протеза синовиальной жидкости Нолтрекс™ у пациентов с гонартрозом II–IV стадий, что делает применение этого изделия новым конкурентоспособным методом вискосапплементирующей терапии идиопатических форм дегенеративного поражения суставов.
ВЫВОДЫ
- После внутрисуставной инъекции быстро (в течение 1–6 недель) улучшается двигательная активность пациентов, снижается или купируется болевой синдром, существенно улучшается качество жизни.
- Через 24 недели после инъекции эффект от применения препарата не только не ослабевает, но в большинстве случаев закрепляется или становится чуть более выраженным.
- У пациентов улучшаются изометрические и динамические возможности нижних конечностей за счет длительной разгрузки сустава и мышц, компенсирующих недостаточность его функции.
- Внутрисуставное введение синтетического эндопротеза синовиальной жидкости Нолтрекс™ обеспечивает длительную защиту суставных поверхностей коленного сустава у пациентов с одно- или двусторонним гонартрозом.
- Не зарегистрировано побочных явлений или осложнений при внутрисуставном применении Нолтрекс™ у 186 больных с гонартрозом.
Литература
1. Абу Захра Т.М.Д. Применение искусственной синовиальной жидкости на основе полиакриламидного геля в лечении артроза коленного сустава: Автореф. дис. … канд. мед. наук. М., 2004.
2. Бунчук Н. В. Диагностические критерии остеоартроза коленного сустава // Consilium medicum. 2002. № 8. С. 396–399.
3. Загородний Н. В., Зар В. В. Эффективность и безопасность лечения остеоартроза коленного сустава Нолтрексом — полимером с перекрестными связями // Эффективная фармакотер. 2011. № 1. С. 58–65.
4. Каратеев А. Е., Яхно Н. Н., Лазебник Л. Б. и др. Применение нестероидных противовоспалительных препаратов. Клинические рекомендации. М.: ИМА-ПРЕСС, 2009. 167 с.
5. Лучихина Л. В. Артроз, ранняя диагностика и патогенетическая терапия. М., 2001. 168 с.
6. Насонов Е. Л. Международная декада, посвященная костно-суставным нарушениям // РМЖ. 2002. № 22. С. 991.
7. Насонова В. А., Насонов Е. Л. Рациональная фармакотерапия ревматических заболевании. Практическое руководство. М.: Литтерра, 2003. Т. 3, гл. 12.
8. Самусев С. Р. Сравнительный анализ кристаллизационных свойств современных эндопротезов синовиальной жидкости // Новые технологии в медицине: Сб. трудов, посвящ. 70-летию ВМУ. Т. 61. Вып. 1. Волгоград, 2005. С. 314–315.
9. Шостак Н. А., Клименко А. А. Современные аспекты диагностики и лечения дегенеративных заболеваний позвоночника и суставов // Фарматека, 2005. № 20 (115). С. 42–45.
10. Baker K. R., Nelson M. E. et al. The efficacy of home based progressive strength training in older adults with knee osteoarthritis: A randomized controlled trail // J. Rheumatol. 2001. V. 28. P. 1655–1665.
11. Bellamy N., Campbell J., Robinson V. et al. Viscosupplementation for the treatment of osteoarthritis of the knee // Cochrane Database Syst. Rev. 2006. V. 19, No. 2. P.CD005321. Review.
12. EULAR Recommendations 2003: an evidence based approach to the management of knee osteoarthritis: Report or a Task Force of the ESCISIT // Ann. Rheum. Dis. 2003. V. 62. P. 1145–1155.
13. Goldberg V. M., Goldberg L. Intra-articular hyaluronans: the treatment of knee pain in osteoarthritis // J. Pain Res. 2010. V. 10. No. 3. P. 51–56.
14. Huskisson E. C. Nimesulide, a balanced drug for the treatment of osteoarthritis // Clin. Exp. Rheumatol. 2001. V. 19, No. 1, Suppl. 22. S21–S25. Review.
15. Kulkarni C., Leena A. et al. A randomized comparative study of safety and efficacy of immediate release glucosamine HCL and glucosamine HCL sustained release formulation in the treatment of knee osteoarthritis: A proof of concept study // J. Pharmacol. Pharmacother. 2012. V. 3. No. 1. P. 48–54.
16. Lücker P. W., Pawlowski C. et al. Double-blind, randomised, multi-centre clinical study evaluating the efficacy and tolerability of nimesulide in comparison with etodalac in patients suffering from osteoarthritis of the knee // Eur. J. Rheumatol. Inflamm. 1994. V. 14, No. 2. P. 29–38.
17. Ulus Y., Tander B. et al. Therapeutic ultrasound versus sham ultrasound for the management of patients with knee osteoarthritis: a randomized double-blind controlled clinical study // Int. J. Rheum. Dis. 2012. V. 15. No. 2. P. 197–206.
18. Zar V. V., Troitsky V. M., Stepanov A. I., Lopatin V. V. Future of viscoelastic behavior of 3-D structure of artificial and natural samples of articular liquids at the pressure 0.1–100 MPa / Труды 16-й Международной конференции по химической термодинамике. Суздаль, 2007. Т. 1.
инструкция по применению, описание, отзывы пациентов и врачей, аналоги
Немного фактов
Заболевания суставов занимают одну из лидирующих позиций среди болезней человеческого организма.
Причиной некоторых патологий является недостаток синовиальной жидкости, при котором нарушаются процессы регенерации хрящевой ткани. Это вызывает дегенеративные изменения суставов и приводит к болезненным ощущениям и затрудненности передвижения.
На сегодняшний день развитие современной медицины позволяет лечить заболевания суставов без хирургических операций. Для этого применяются препараты, восполняющие дефицит суставной жидкости или улучшающие ее реологические свойства.
Огромной популярностью у врачей и пациентов пользуется препарат Нолтрекс – синтетическое вещество, обладающее свойствами улучшения работы суставов.

Фармакологические свойства
Медицинское средство Нолтрекс представляет собой эндопротезирующее для замещения и коррекции синовиальной суставной жидкости. Лекарственный препарат синтетического происхождения и не содержит в своем составе животные компоненты. Обладает свойством восстанавливать вязкость суставной жидкости, которые поражены остеоартрозным заболеванием. В процессе использования эндопротеза снижаются болевые ощущения, и увеличивается характеристики подвижности. Положительным свойством, по сравнению с аналогичными препаратами, является длительное действие вещества.
Показания к использованию
Показаниями для использования медицинского средства Нолтрекс являются остеоартрозные заболевания крупных суставов различной тяжести.
Противопоказания
Ограничениями к применению эндопротезирующего вещества Нолтрекс служат следующие, нижеописанные состояния.
- Воспалительные процессы кожи, которые локализуются в области возможного проведения процедуры.
- Инфицирование и воспаление суставной области.
- Проведение артроскопических вмешательств или интервал времени, равный семи дням после них.
- Категорически нельзя вводить препарат в железистую ткань.
- Период вынашивания плода и последующее кормление грудью.
С большой осторожностью следует использовать эндопротезный материал у пациентов с диабетическими заболеваниями. Поскольку они обладают большой уязвимостью тканей.

Дозировка и способ использования Нолтрекса
Для проведения инъекционных процедур внутрь суставов.
Необходимо, чтобы процедуру введения проводил квалифицированный специалист, имеющий опыт эндопротезирования подобными средствами. Вмешательство должно проходить в стерильных условиях.
Введение лекарственного препарата производится с помощью игл, размером 18g или 21 g, входящим в комплектацию лекарства.
Эндопротезирующее вещество следует вводить только в суставные полости. Если в суставе диагностируется лишняя жидкость, необходимо добиться ликвидации выделения экссудата и проводить процедуру не ранее чем через двое – трое суток после прекращения скопления жидкости. Не имеет смысла производить процедуру без прекращения скопления экссудата. Если лекарственное вещество было случайно введено в мягкие ткани, осложнения не возникают.
Коленный сустав.
В область коленного сустава лекарственный препарат вводится в дозировке от 2,5 мл до 10 мл (одна – четыре инъекции). Введение производится с промежутком времени, равным семи дням. За один раз инъекционно можно вводить по одной – две дозе лекарства. Количество препарата определяет врач.
Экзопротезирующее вещество вводится в верхний заворот сустава, желательно с наружной стороны, при этом пациент должен лежать. Поскольку частые инъекции в сидячем положении (через переднемедиальное пространство) может вызывать большую площадь повреждения хрящевых тканей сустава, а также менисков.
Тазобедренный сустав.
Производится две инъекционные процедуры Нолтрекса в дозировке 2,5 мл или одна инъекция 5 мл.
В случае если препарат нужно вводить в другие суставы, дозировка лекарства может быть 2,5 мл и меньше. Решение о количестве вводимого вещества принимает лечащий врач.
Для снижения болезненных ощущений рекомендованы анестезирующие уколы. В частности при инъекционной процедуре можно провести обезболивание с помощью новокаина или лидокаина внутрисуставно и в месте проведения вмешательства.
Рекомендуется вводить препарат со скоростью, равной три – пять минут инъекция. Если первые процедуры дают положительный клинический эффект, рекомендовано прекратить терапию.
Если остеоартрозное заболевание имеет третью или четвертую стадию, врач решает, есть ли необходимость продолжать лечение Нолтрексом.
После проведения инъекционных процедур, в течение двадцати четырех часов, не рекомендуется подвергать сустав физическим нагрузкам.
В зависимости от клинического состояния пациента повторный курс лечения проводится через интервал времени, равный двенадцати – двадцати четырем месяцам.
Симптомы эффектов побочного действия
При применении медицинского средства Нолтрекс в очень редких случаях возможно возникновение жжения в области сустава. Эти ощущения проходят в течение одних – двух суток.
Болезненность обычно снимается использованием нестероидных противовоспалительных препаратов, которые может назначить вам лечащий врач.
О других негативных проявлениях, а также о реакциях повышенной чувствительности к компонентам препарата, на сегодняшний день сведений не существует.
Особенности использования
Прежде чем начать терапию эндопротезирующим веществом, рекомендовано проконсультироваться с лечащим врачом и внимательно прочитать инструкцию по применению.
До введения необходимо визуально исследовать шприц, на предмет деформации упаковки. При нарушении целостности использование средства не рекомендуется.
Один шприц можно использовать одноразово, остатки вещества после введения следует утилизировать.
При проведении инъекционных процедур возможность возникновения воспалительных осложнений и травмы сосудов минимальна. Однако необходимо во время введения препарата соблюдать санитарно-гигиенические условия. Производить инъекционные действия должен опытный и квалифицированный медицинский работник.
Запрещено введение лекарственного средства в места, где протекают воспалительные процессы или есть повреждения кожных покровов.
Запрещено проведение процедур в течение семи дней после хирургического вмешательства по поводу артроскопии, поскольку вещества, содержащие активное серебро, могут вызывать болезненные ощущения и жжение.
Препарат Нолтрекс состоит из биополимерного вещества, обладающего высокой плотностью. В связи с этим, при резком нажатии, возможно выдавливание средства с обратной стороны шприца.
При использовании иголок, размером 21 g, болезненные ощущения при инъекции уменьшаются, однако это требует более сильного нажатия на поршень.
Проведение повторной стерилизации приводит к изменению свойств медицинского препарата.

Лекарственное взаимодействие
Проведение инъекционных процедур совместно с использованием лекарственных средств Diprospan Traumeel-S Zeel-T не исключается.
При проведении терапии рекомендуется начать совместное использование с местными анестетическими веществами (введение следует проводить последовательно).
Проводить комплексное лечение совместно с другими лекарственными препаратами не рекомендовано, поскольку не имеется данных о проведении клинических исследований.
Не рекомендовано проводить смешивание эндопротезирующего вещества Нолтрекс с другими лекарствами, восстанавливающими показатель вязкости суставной жидкости.
Использование в период вынашивания плода и кормления грудью
Поскольку нет достоверных данных о проведении клинических испытаний медицинского средства Нолтрекс во время вынашивания плода и его возможного влияния на внутриутробное развитие ребенка и здоровье беременной пациентки, не рекомендовано использование лекарства в этот период. Если возникает серьезная необходимость – решение о применении лекарства принимает врач.
При возникновении особой необходимости, начать использование лекарства в период кормления грудью, рекомендовано прекратить процесс грудного вскармливания на время терапевтического курса.
Управление различными видами транспорта
Применение описываемого средства не оказывает воздействия на психомоторные функции организма. Нет ограничений для управления личным транспортом и другими средствами передвижения в период проведения процедур.
Употребление алкоголя
На сегодняшний день нет данных о взаимодействии описываемого вещества и алкоголя.
Инструкция по хранению
Требования к хранению медицинского средства предписывают температурный режим от одного до тридцати градусов тепла. Средство необходимо сохранять в производственной упаковке в местах, недоступных детям и животным. При соблюдении правил хранения, срок годности составляет двенадцать месяцев. По истечению этого периода лекарство нельзя использовать и необходимо утилизировать.
Продажа в аптечной сети
Препарат можно приобрести в аптечной сети по предъявлению рецепта от врача.

Аналоги
При необходимости заменить медицинский препарат, на другое средство, следует обратиться к своему лечащему врачу за консультацией.
Врач подберет вам вещество, аналогичное по составу или по действию и характеру заболевания.
Ниже перечислен приблизительный список препаратов, возможных для замены.
Суплазин.
Остенил.
Дьюралан.
Синокром.
Фермацетон.
Гиалюкс.






 Поражение суставов при артрите
Поражение суставов при артрите Предрасполагающим фактором артрита является пожилой возраст и наличие хронических заболеваний
Предрасполагающим фактором артрита является пожилой возраст и наличие хронических заболеваний При полиартрите поражаются пять и более суставов
При полиартрите поражаются пять и более суставов Стадии ревматоидного артрита
Стадии ревматоидного артрита На ранних стадиях артрит проявляется умеренными болями и скованностью в суставах
На ранних стадиях артрит проявляется умеренными болями и скованностью в суставах Ревматоидная стопа
Ревматоидная стопа Для диагностики артрита делают рентген, МРТ или КТ
Для диагностики артрита делают рентген, МРТ или КТ В лечении артрита эффективны физиотерапевтические методы
В лечении артрита эффективны физиотерапевтические методы


 Я устал повторять! Если начали болеть суставы рук и ног, немедленно уберите из рациона…
Я устал повторять! Если начали болеть суставы рук и ног, немедленно уберите из рациона… 
 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится… 




 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка… 



















 Боли в грудной клетке при пневмонии
Боли в грудной клетке при пневмонии Флюорография при пневмонии
Флюорография при пневмонии Постановка банок при пневмонии
Постановка банок при пневмонии















 Основные симптомы, сопровождающие заболевание, следующие:
Основные симптомы, сопровождающие заболевание, следующие: Сильное напряжение мышц из-за постоянного кашля. Возникают нагрузки, сопоставимые с тяжестью от тренировок у спортсменов. Боль появляется по причине накопления молочной кислоты в мышцах и проходит по мере уменьшения кашля при назначенном врачом лечении.
Сильное напряжение мышц из-за постоянного кашля. Возникают нагрузки, сопоставимые с тяжестью от тренировок у спортсменов. Боль появляется по причине накопления молочной кислоты в мышцах и проходит по мере уменьшения кашля при назначенном врачом лечении. Сильные рези в области живота можно спутать с синдромом острого живота, однако их появление обычно наблюдается лишь в начале заболевания. В отличие от болей, вызванных другими причинами, при пневмонии пациент не может точно назвать момент, в который они начались. Это может быть утро или вечер, но не конкретное время.
Сильные рези в области живота можно спутать с синдромом острого живота, однако их появление обычно наблюдается лишь в начале заболевания. В отличие от болей, вызванных другими причинами, при пневмонии пациент не может точно назвать момент, в который они начались. Это может быть утро или вечер, но не конкретное время. Спать нередко приходится сидя или полулежа, чтобы максимально уменьшить боли в грудной клетке.
Спать нередко приходится сидя или полулежа, чтобы максимально уменьшить боли в грудной клетке. Сбивать температуру следует только в том случае, если она превышает 38 градусов. Если показания градусника приближаются к 40, следует срочно вызвать скорую помощь, возможно, потребуется госпитализация. Такая температура свидетельствует о том, что организм не справляется с инфекцией самостоятельно.
Сбивать температуру следует только в том случае, если она превышает 38 градусов. Если показания градусника приближаются к 40, следует срочно вызвать скорую помощь, возможно, потребуется госпитализация. Такая температура свидетельствует о том, что организм не справляется с инфекцией самостоятельно.










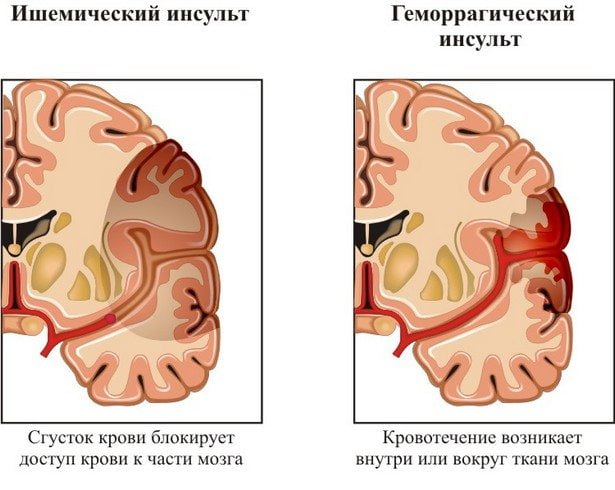


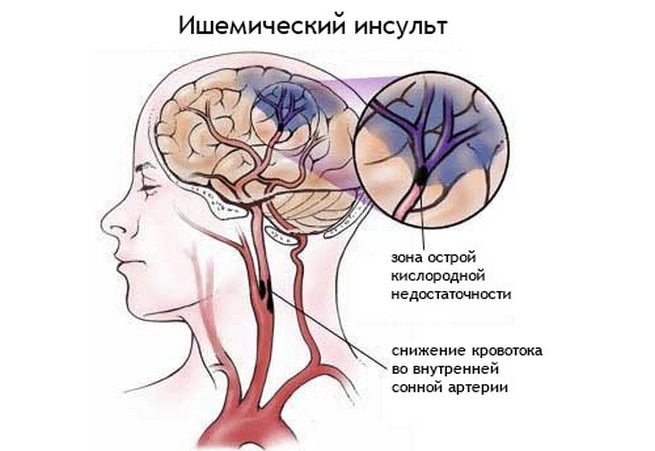

 Винпоцетин. Он относится к периферическим сосудорасширяющим препаратам. Его прием позволяет улучшить обменные процессы в тканях, повысить потребление кислорода и глюкозы нейронами головного мозга, увеличить церебральный кровоток, снизить чувствительность сосудов. Курс винпоцетина повышает устойчивость организма к развитию гипоксических явлений. Важно помнить, что препарат нельзя использовать беременным женщинам. Это связано с риском развития плацентарного кровотечения.
Винпоцетин. Он относится к периферическим сосудорасширяющим препаратам. Его прием позволяет улучшить обменные процессы в тканях, повысить потребление кислорода и глюкозы нейронами головного мозга, увеличить церебральный кровоток, снизить чувствительность сосудов. Курс винпоцетина повышает устойчивость организма к развитию гипоксических явлений. Важно помнить, что препарат нельзя использовать беременным женщинам. Это связано с риском развития плацентарного кровотечения. Самыми распространенными препаратами для восстановления мозгового кровообращения при шейном остеохондрозе являются средства, которые оказывают сосудорасширяющие действие. Они приводят к снижению тонуса гладких мышц, что улучшает ток крови по артериям.
Самыми распространенными препаратами для восстановления мозгового кровообращения при шейном остеохондрозе являются средства, которые оказывают сосудорасширяющие действие. Они приводят к снижению тонуса гладких мышц, что улучшает ток крови по артериям.
 Назначением препаратов для устранения такой проблемы должен заниматься врач, а не сам больной.
Назначением препаратов для устранения такой проблемы должен заниматься врач, а не сам больной. Для устранения причины плохого кровоснабжения тканей назначаются хондропротекторы.
Для устранения причины плохого кровоснабжения тканей назначаются хондропротекторы. Препарат помогает вернуть больному внимание, умение сконцентрироваться.
Препарат помогает вернуть больному внимание, умение сконцентрироваться. Ксантинола никотинат решает проблему за счет расширения периферических сосудов.
Ксантинола никотинат решает проблему за счет расширения периферических сосудов.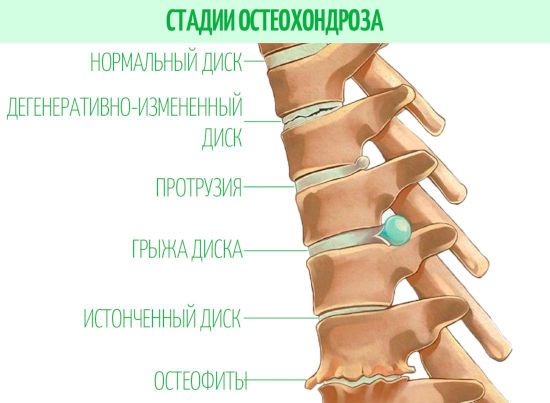











 подобрать только грамотный врач. Дополнительно могут быть назначены физиотерапевтические процедуры, такие, как электрофорез, массаж, лечебная физкультура.
подобрать только грамотный врач. Дополнительно могут быть назначены физиотерапевтические процедуры, такие, как электрофорез, массаж, лечебная физкультура.
















































 Лопух или репейник из семейства сложноцветных давно зарекомендовал себя в народной медицине как мощное средство от разнообразных недугов. Его целебные свойства распространились на многие спектры различных заболеваний.
Лопух или репейник из семейства сложноцветных давно зарекомендовал себя в народной медицине как мощное средство от разнообразных недугов. Его целебные свойства распространились на многие спектры различных заболеваний. Популярен репейник за счёт своих болеутоляющих, мочегонных, потогонных и желчегонных свойств. Имеет противоаллергическое воздействие, снимает зуд на коже, а также влияет на её улучшение. Активно используется в дерматологии.
Популярен репейник за счёт своих болеутоляющих, мочегонных, потогонных и желчегонных свойств. Имеет противоаллергическое воздействие, снимает зуд на коже, а также влияет на её улучшение. Активно используется в дерматологии. В народной медицине свойства лопуха давно применяются в лечебных целях. Особенно репейник хорошо зарекомендовал себя при лечении артроза в коленном суставе. Его свойства применяют не только в качестве профилактики проблем с коленом, но и во множестве других заболеваний суставов опорно-двигательного аппарата.
В народной медицине свойства лопуха давно применяются в лечебных целях. Особенно репейник хорошо зарекомендовал себя при лечении артроза в коленном суставе. Его свойства применяют не только в качестве профилактики проблем с коленом, но и во множестве других заболеваний суставов опорно-двигательного аппарата. Корень этого растения также является мощным средством для лечения артроза колена и других заболеваний суставов. Как правило, из корней делаются настойки и порошки, которые отлично помогают в снятии воспаления в коленных хрящах.
Корень этого растения также является мощным средством для лечения артроза колена и других заболеваний суставов. Как правило, из корней делаются настойки и порошки, которые отлично помогают в снятии воспаления в коленных хрящах. ревматизм;
ревматизм;

















































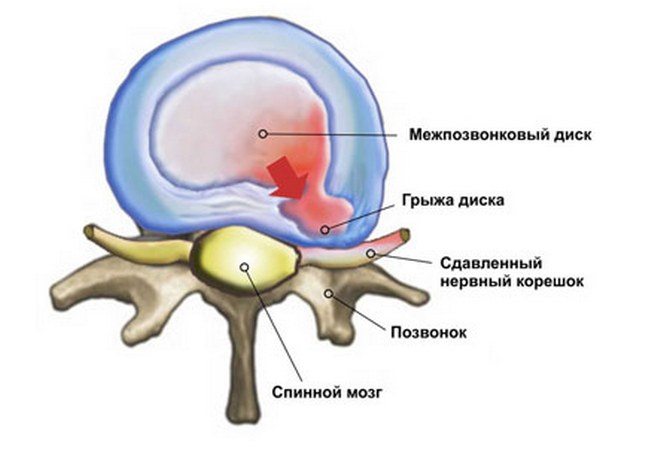
 Со временем шиповидные разрастания выходят за края позвонков и начинают оказывать давление на позвоночный канал, затрагивая нервные корешки. Именно в этот период заболевание дает о себе знать болями и нарушением подвижности в пораженном сегменте позвоночника.
Со временем шиповидные разрастания выходят за края позвонков и начинают оказывать давление на позвоночный канал, затрагивая нервные корешки. Именно в этот период заболевание дает о себе знать болями и нарушением подвижности в пораженном сегменте позвоночника.


