После сидения боль в колене – Боль в колене при вставании после сидения: причины, лечение, профилактика
охлаждающий спрей при болях в колене когда долго согнуто, после сидения на корточках
Боль в колене при долгом сидении — распространённая жалоба пациентов. Подвержены недугу люди всех возрастов. Особый дискомфорт вызывает такая болезненность у людей, вынужденных находиться длительный период времени в положении сидя в силу профессии. Симптом может говорить о развитии тяжёлой патологии, поэтому требует должного внимания и принятия своевременных мер.
Содержание статьи
Причины
Существует множество причин того, почему болят колени при длительном сидении. К основным относятся:

- Травмы. Они могут быть совсем незначительными. Часто люди даже не замечают ушибов, полученных вследствие лёгкого удара об стол, комод и прочие предметы. Но даже небольшое повреждение может приводить к серьёзным последствиям. Травмирована может быть костная ткань, мышечная и даже связки.
- Артроз. Характерен больше для людей старшего возраста. При этой патологии происходит разрушение хрящевой ткани, из-за этого болит колено, когда долго сидишь и встаёшь, отмечается ограничение подвижности суставов.
- Хондромаляция надколенника (его разрушение). Болезнь проявляется возникновением боли после сидения на корточках. Болезненность также усиливается при надавливании на переднюю поверхность колена.
- Воспаление седалищного нерва. Часто сопровождается онемением, жжением, покалыванием.
- При тромбозе глубоких вен также возможно возникновение болезненности при долгом сидении.
- Скопление жидкости в полости сустава. Болевые ощущения отмечаются преимущественно в момент разгибания колена после продолжительного нахождения в сидячем положении. Сопровождается такими симптомами, как отёчность области коленного сустава и ограничение его подвижности.
- Нарушение целостности связок и сухожилий. При этом недуге колено болит преимущественно при растяжке, беге. Возможно возникновение отёчности в области сустава и ограничение его подвижности.
Помимо перечисленных причин, к возникновению болезненности могут приводить воспалительные процессы в сухожилиях и связках, остеопороз, подагра и т.п.
Диагностика
Появление любых неприятных ощущений является тревожным сигналом, по этой причине важно своевременно обратиться к специалисту для постановки диагноза и подбора терапии.
Вначале врач осмотрит беспокоящую область, тщательно соберёт анамнез. Эти мероприятия позволят предположить диагноз.Для его уточнения назначаются дополнительные инструментальные методы исследования, а именно:
- рентгенография;
- магнитно-резонансная и компьютерная томография;
- ангиография;
- артроскопия;
- ультразвуковое исследование;
- лабораторные анализы.
Важно! Правильно и своевременно выставленный диагноз – залог успешного лечения.
Когда идти к врачу?
Болезненность в суставах может свидетельствовать о серьёзных патологиях, поэтому при появлении такой симптоматики следует сразу же обратиться к врачу. К признакам, говорящим о необходимости специализированной помощи, относятся:
- Длительность болезненности составляет более одной-двух недель.
- Болевые ощущения возникают неожиданно, и также внезапно проходят.
- Болят колени после велосипеда, когда долго согнуты, при подъёме по лестнице. При выполнении движений иногда слышан хруст.
- Неприятные ощущения после сидения возникают ежедневно.
- Помимо болезненности присутствует отёчность, затруднение движений, гиперемия в области колена, зуд.
- Отмечается повышение температуры тела, озноб.
Важно! Своевременное обращение к специалисту позволит избежать развития осложнений.
Лечение
В терапии болей в коленях используются медикаментозные препараты, лечебная физкультура, физиопроцедуры, массаж. Эти методы наиболее действенные при различных причинах, повлекших возникновение неприятных ощущений.
Медикаменты
Лекарственные препараты назначаются исключительно лечащим врачом. Их выбор определяется полученными результатами обследования, выставленным диагнозом. В большинстве случаев назначаются:

- Нестероидные противовоспалительные средства (Кеторол, Нимесулид, Диклофенак). Они обладают противовоспалительными и анальгезирующими свойствами.
- Антибактериальные препараты. Назначаются в случае присоединения инфекции.
- Хондропротекторы (Терафлекс). Способствуют активизации восстановительных процессов в хрящевой ткани.
- Миорелаксанты (Сибазон, Мидокалм). Оказывают расслабляющее действие на напряжённые мышцы.
При болях в коленях можно использовать охлаждающий спрей. Такой способ можно применять для непродолжительного снятия неприятных ощущений перед обращением к врачу.
Для питания суставов необходимы микроэлементы и витамины. Поэтому приём специальных витаминных комплексов поможет восполнить нехватку этих веществ и улучшить структуру костной и хрящевой тканей.
Осторожно! Самолечение перечисленными лекарственными препаратами недопустимо, так как может вызвать ухудшение состояния, возникновение неблагоприятных реакций.
ЛФК и массажи
Лечебная физкультура и массажи являются отличным дополнением к медикаментозному лечению. Их выполнение должно проводиться в восстановительный период и под чутким руководством специалиста.
Массаж улучшает кровообращение в поражённой области, способствует активизации восстановительных процессов, лучшему поступлению питательных веществ, устранению воспаления.
Лечебные упражнения должны выполняться плавно и медленно. Появление любых неприятных ощущений является сигналом для прекращения занятий.
Профилактика
Избежать возникновения патологий суставов можно придерживаясь принципов их профилактики. Они заключаются в предотвращении переохлаждения коленей и всего организма.
В случае получения травм следует сразу же обращаться за медицинской помощью, с целью исключения трещин, переломов.
Перед спортивными занятиями важно тщательно размяться, чтобы разогреть мышцы. Особое внимание следует уделять правильному выполнению приседаний и прочих упражнений, в которых задействованы колени.
Справка! Активный образ жизни, правильное питание, ежедневное пребывание на свежем воздухе позволят поддержать здоровье всего организма, в том числе и суставов.
Заключение
Боли в коленях при длительном сидении являются частыми жалобами, с которыми обращаются пациенты за медицинской помощью. Причин возникновения неприятных симптомов может быть много. Для точной постановки диагноза и подбора медикаментов следует обратиться к врачу. Только ревматолог может назначить подходящую схему лечения, основываясь на результатах обследований. Самолечение в этом случае недопустимо, так как может привести к ухудшению состояния пациента, возникновению неблагоприятных реакций.
Выполнение лечебных упражнений и массажа в период восстановления будет отличным дополнением к основной схеме лечения, прописанной лечащим врачом. Предотвратить возникновение болезни помогут профилактические мероприятия. Активный образ жизни, правильное питание, выполнение упражнений и частое пребывания на свежем воздухе – залог здоровья не только суставов, но и всего организма в целом.
Вконтакте
Одноклассники


Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
vashynogi.com
Болит колено когда сидишь: причины, лечение и профилактика
Ежедневно коленный сустав испытывает огромные нагрузки даже при обычной активности человека. Нередко возникает боль в колене при долгом сидении, что является нехорошим симптомом и может привести к серьезным болезням и осложнениям. Для избавления от болей стоит сначала разобраться с возможными причинами их появления.
Многие пациенты при обращении к специалисту жалуются на то, что болит колено, когда долго сидишь и встаешь, но при этом забывают упомянуть о сопутствующем дискомфорте и иных симптомах. Некоторые же при подобном проявлении вовсе не посещают врача, списывая подобное состояние на усталость или долгое пребывание в одном положении.
Болевые ощущения всегда не являются нормой, поэтому если они появляются регулярно, следует обратиться к специалисту как можно быстрее до того момента, пока заболевание не прогрессировало.
Наиболее распространенной причиной боли в коленях, когда они долго согнуты, является травма. Она может быть незначительной и даже незаметной, ведь некоторые люди не придают значения легкому ушибу коленом, например, о стол или тумбу. Однако, даже малейшие травмы могут привести к серьезным последствиям. В первую очередь, речь может идти о трещине или переломе. Наиболее хрупкой частью колена является мениск.
Также травма может спровоцировать развитие таких болезней, как артроз и артрит.
Артроз является хроническим заболеванием, которому подвержены люди старшего поколения. Разрушение хрящевой ткани приводит к болям в колене, ограниченности движений, дискомфорту при сидении и вставании. Во время совершения каких-либо движений коленом могут быть слышны характерные щелчки и хруст.
Нередко причиной боли в колене после сидения на корточках может стать хондромаляция надколенника — его разрушение. В этом случае болевые ощущения проявляются также при надавливании на переднюю часть колена.
Воспаление седалищного нерва нередко провоцирует боль в колене. При этом могут также проявляться такие сопутствующие симптомы, как онемение, покалывание и жжение.
При долгом сидении может возникать боль из-за тромбоза глубоких вен.
Скопление жидкости в околосуставной сумке является причиной боли в момент разгибания колена после долгого сидения. Подобным образом проявляется бурсит, сопровождаясь отечностью сустава и ограниченностью движений.
Ощущение, что болит колено при растяжке, нередко является симптомом нарушения целостности сухожилий и связок, сопровождающееся при этом резкой болью во время бега, а также отечностью колена и ограничением подвижности сустава.
Диагностика
Любая боль в колене может быть признаком серьезного заболевания, но не всегда люди обращают на это достаточное внимание. При этом забота о своем здоровье является ответственностью самого человека, а не специалиста медицинского учреждения. Именно поэтому обращение к специалисту для постановки диагноза и назначения лечения должно быть своевременным.
Для постановки диагноза специалист назначит комплекс диагностических мероприятий:
- Магнитно-резонансная томография позволяет оценить состояние суставов и окружающих мягких тканей, выявить патологические отклонения и определить наличие воспалительного процесса.
- Компьютерная томография сустава направлена на исследование структуры хрящевой ткани.
- УЗИ позволяет выявить разрывы связок, нарушение целостность сухожилий или их утолщение, а также выпот в сустав.
- Артроскопия производится с помощью специального аппарата, который вводится в сустав и позволяет оценить степень разрушения внутренней части сустава.
Когда идти к врачу
 Нередко люди жалуются на то, что у них болят колени после велосипеда, но при этом не спешат обращаться к специалисту, считая, что данный симптом является просто следствием усталости.
Нередко люди жалуются на то, что у них болят колени после велосипеда, но при этом не спешат обращаться к специалисту, считая, что данный симптом является просто следствием усталости.
Колено — очень хрупкий и сложный элемент организма, обеспечивающий подвижность конечностей и принимающий на себя огромные нагрузки. Забота о его целостности и здоровье должна быть не меньше, чем о других органах и суставах.
Обращаться к врачу следует в следующих случаях:
- болевые ощущения продолжаются дольше одной-двух недель;
- боль возникает неожиданно и резко, также внезапно проходит;
- при ходьбе, приседании или подъеме по ступеням слышен и ощутим хруст;
- боль в коленях после сидения появляется каждый день;
- помимо боли заметны отечность, покраснения, зуд;
- повышена температура тела, озноб, лихорадка.
Чем быстрее обратиться к специалисту, тем больше шансов на выздоровление и устранение причины симптомов без развития осложнений.
Перед обращением к специалисту для улучшения состояния можно использовать охлаждающий спрей при болях в колене.
Несмотря на то, что боль в суставе может быть вызвана большим количеством заболеваний, можно выделить ряд методов препаратов, которые оказывают наибольшее воздействие на поврежденную область.
В первую очередь речь идет о медикаментозных методах лечения, физиотерапевтических процедурах, лечебной физкультуре и массаже.
Медикаменты
После проведения диагностики и постановки диагноза специалист назначит лечение, которое будет направлено на устранение конкретной проблемы. При этом он может выписать прием следующих медикаментов:
- нестероидные противовоспалительные средства — направлены на снятие болевых ощущение и устранение воспалительного процесса. Наиболее популярны Ибупрофен,Кеторол, Мелоксикам;
- антибиотики — в том случае, если болезнь вызвана попаданием инфекции в полость сустава, назначаются препараты Азитромицин, Амоксиклав, Кларитромицин;
- хондропротекторы — применяются для восстановления хрящевой ткани, а также для остановки прогрессирования заболеваний, например, Артра, Терафлекс,Алфлутоп;
- миорелаксанты — необходимы для снятия напряжения с мышц, которые могут вызывать зажимы, чаще всего применяются при остеохондрозе, например, Мидокалм, Сибазон, Преднизолон.
Любые лекарственные средства необходимо принимать только после их назначения специалистом, поскольку самолечение может привести к ухудшению состояния и развитию патологии.
ЛФК и массажи
 Медикаментозная терапия может принести значимый результат в лечении, но не стоит забывать и о других методах.
Медикаментозная терапия может принести значимый результат в лечении, но не стоит забывать и о других методах.
Физкультура и массаж эффективны после снятия острого состояния и приносят результат в том случае, если выполняются со специалистом.
Массаж и разминания необходимы для улучшения кровообращения и обмена веществ в пораженном суставе, что способствует лучшему восстановлению тканей и устранению воспалительного процесса.
Во время выполнения лечебных упражнений следует быть максимально осторожным, выполнять все плавно и медленно. Необходимо внимательно прислушиваться к своему организму, выполняя гимнастику, поскольку любой дискомфорт является сигналом, что занятия следует на время прекратить.
Все упражнения следует делать под контролем специалиста и только после назначения, поскольку для каждого конкретного заболевания требуются свои действия.
Общие принципы ЛФК:
- постепенное выполнение упражнений, добавление новых;
- тренировки начинают лежа;
- запрещено выполнять приседания, сгибания, резкие движения;
- постепенный переход от разработки бедра к стопе и только потом к колену.
К сожалению, консервативные методы не являются эффективными в случае тяжелого течения болезни и развития последней стадии. В такой ситуации специалист может принять решение о необходимости хирургического вмешательства. Речь может идти о сшивании связок, а также о замене сустава при полном разрушении тканей.
Профилактика
 Для того, чтобы избежать развития патологии, следует заботиться о своем здоровье. В первую очередь следует избегать переохлаждения организма и коленей.
Для того, чтобы избежать развития патологии, следует заботиться о своем здоровье. В первую очередь следует избегать переохлаждения организма и коленей.
В случае травмы колена следует обратиться к травматологу и пройти ряд диагностических процедур для исключения трещин и переломов, а также замотать колено эластичным бинтом.
Перед занятиям спортом следует разогреть мышцы и выполнить разминку, особенное внимание следует уделить коленям и правильному выполнению упражнений-приседаний.
Здоровый образ жизни, правильное питание, регулярные прогулки на свежем воздухе и лечебная гимнастика помогут избежать проблем с суставами, а также окажут положительное воздействие на организм в целом.
Заключение
При болях в колене следует как можно быстрее обратиться к специалисту для выявления причины появления такого симптома. Лишь в единичных случаях боль может быть вызвана переутомлением и неудобной позой, но чаще всего речь идет именно о развитии какой-либо патологии.
Почему болит колено, если долго сидеть?
К врачам регулярно обращаются люди в попытке выяснить, почему болят колени, когда долго сидишь, и как вылечить неприятное нарушение? Это может стать серьезной неприятностью для людей, вынужденных подолгу сидеть за рулем или работающих за компьютером.

Вероятные причины
Когда болит колено если долго сидеть не разгибать к какому идти врачу следует запомнить каждому. Начинать нужно с визита к терапевту, который после общего обследования перенаправит к узкоспециализированному доктору.
После получения травмы ее последствия проявляются обычно сразу в виде болей в колене после долгого сидения. Существуют и хронические болезни, при которых болезненность возникает не сразу. На начальных стадиях пациент может и не знать о нарушениях, особенно в состоянии покоя.
К болезням, при которых болят колени, если долго сидеть, относят хондропатию надколенника. Внутри хряща появляются трещинки, он постепенно протирается, оголяя кость. Подобная патология иногда встречается у подростков в период активного роста, а также болезнь развивается у стариков из-за изнашивания опорно-двигательной системы. Не застрахованы от болей в коленях в сидячем положении и спортсмены.
Болеть колени, если долго сидеть в одном положении, могут при артрозе. В результате заболевания деградируют хрящи голеностопного и других суставов. Колено в этом случае трудно разогнуть после сидения из-за болей. Заболеванием страдают пожилые люди, и оно возникает при наследственной предрасположенности, нарушении метаболизма, лишнем весе и чрезмерных нагрузках.
Нельзя исключать причину болей в колене, когда оно долго согнуто, как нарушение локального кровообращения. Нарушение иногда выявляют у людей подросткового возраста, так как при росте кровеносные сосуды могут не поспевать за развитием костей. Нередко после пубертатного периода дискомфортные ощущения пропадают, но в зрелом возрасте могут вернуться.
Когда идти к врачу?
Когда болит колено, если сидеть нога на ногу или просто после продолжительного сидения, запускать лечение нельзя. Вообще нужно незамедлительно отправиться хотя бы к терапевту, если:
- Ноющие боли преследуют вас в течение трех недель.
- Если боль в колене острая или возникает неожиданно.
- В коленях хрустит после долгого сидения и при ходьбе.
- Колени болят каждый день даже после непродолжительного сидения.
- На фоне болей проявляются другие признаки: лихорадка, высокая температура.
- Возник отек или чувствуется локальное увеличение температуры в коленях.
Откладывая визит к врачу, если болят колени, когда сидите, вы усложняете возможную терапию и позволяете патологии развиваться.

Лечимся препаратами из аптеки
Перед любым лечением нужно выяснить, почему болят колени, когда долго сидишь. Врач назначает подходящие медикаменты:
- антибиотики – они необходимы, если болезненность обусловлена вирусными инфекциями;
- НПВС – среди них популярны Аспирин и Ибупрофен;
- болеутоляющие препараты – позволяют снять или уменьшить неприятные симптомы;
- иммуномодуляторы – требуются для укрепления иммунитета, чтобы организм лучше восстанавливался;
- хондропротекторы – способствуют лучшей регенерации коленей при определенных заболеваниях.
В запущенных случаях врачи направляют пациентов с больными коленями на операцию. Иногда они болят после долгого сидения из-за того, что в полостях собралась жидкость и ее нужно удалить. Также если причина в кисте, для ее устранения нужна операция или создание блокады гидрокортизоном.
Когда колени болят после сна или когда долго сидишь после получения травмы, врачу придется вправить кости. После этого колено фиксируют плотной повязкой, ортезом или накладывают гипс.
ЛФК и массажи
Дополнительно к медикаментозной терапии при лечении болей в коленях после того, как сидишь, врачи могут прописать лечебную физкультуру или профессиональный массаж. Гимнастика эффективна лишь в том случае, когда боль не сильная, а специалист должен дать подходящие упражнения. Все они выполняются максимально плавно. При дискомфорте от ЛФК придется отказаться. В случае его отсутствия желательно постепенно наращивать нагрузки.
Убрать боли в коленях и укрепить их помогает профессиональный массаж. Вы можете также сами разминать и растирать больные суставы, но делать это нужно правильно, поэтому хотя бы пару раз лучше сходить к специалисту и посмотреть, как он это делает.
Грамотный специалист порекомендует и полезные продукты для суставов.Затягивать с визитом к врачу не стоит: чем раньше вы начнёте лечение патологии, тем лучше.
С чем может быть связана боль в колене при долгом сидении?
Часто люди жалуются на боли в коленях при долгом сидении: после длительного вождения автомобиля, пребывания в транспорте на пассажирском кресле, посещения кинотеатра или при сидячей работе появляется дискомфорт, который со временем перерастает в болевые ощущения.

Причины боли в колене, когда долго сидишь
Среди факторов ее возникновения выделяют травмы и хронические заболевания, а также сосудистые боли.
Колено – это сустав, который более всего в человеческом организме подвергается нагрузке, поэтому неудивительно, что из всех составляющих опорно-двигательного аппарата именно он больше всего травмируется. Механические повреждения сначала вызывают сильную резкую боль, которая со временем дает о себе знать при движениях, реже проявляются ноющие болезненные ощущения после длительного нахождения в одном положении. Среди них травмы сухожилий, связок, менисков – растяжения, надрывы и разрывы, трещины кости или переломы, а также вывихи сустава.
Травма дает о себе знать сразу же, а в случае хронических заболеваний болевой синдром появляется лишь на последних этапах. Порой до его возникновение больной может даже не подозревать, что есть какие-то отклонения. Однако таких болезней, при которых боль возникает в состоянии покоя, гораздо меньше, чем тех, при каких она появляется во время движения.
Одно из заболеваний, при котором возникает боль в колене, когда долго сидишь, – это хондропатия надколенника. В хряще образуются трещины, доходит до того, что он полностью протирается и обнажает кость. Такая патология присуща подросткам из-за активного рота, людям преклонного роста из-за снашивания опорно-двигательного аппарата и спортсменам, чей вид деятельности связан с большой нагрузкой именно на эти суставные хрящи: лыжникам, футболистам, легкоатлетам и другим.
Артроз – изменение хрящевой ткани тазобедренного, голеностопного, дистального межфалангового и других суставов, вследствие которого они болят. Колено больно разгибать после сидения, особенно на корточках. Эта болезнь присуща людям пожилого возраста, вызывать ее могут наследственная предрасположенность, нарушенный метаболизм, чрезмерная нагрузка или лишний вес.
Боль в колене при нарушении кровотока не дает покоя ни в движении, ни даже когда сидишь. Порой на нее жалуются подростки, это объясняется тем, что во время роста кровеносные сосуды отстают в развитии от костей. Зачастую после пубертатного периода дискомфорт исчезает и проявляется к старости, но иногда сохраняется всю жизнь. Ноющая боль появляется, когда меняется погода, после физических нагрузок, от переохлаждения или во время простуды.

Диагностика и лечение боли в колене при долгом сидении
При хондропатии исследуют подвижность сустава, осуществляют пальпацию, в ходе которой выявляют неправильное или нестабильное положение надколенника, также проводится магнитно-резонансная томография и артроскопическое обследование.
Первое средство при нарушениях в колене – лечебная физкультура, при этом требуется специальный бандаж во время занятий и в повседневной жизни. Умеренные силовые упражнения призваны укрепить мышцы бедра, которые в дальнейшем будут способствовать разгрузке колена. Назначаются также физиотерапевтические процедуры, хондропротекторы, электростимуляция и теплые ванны с морской солью и эфирными маслами.
При артрозе назначаются нестероидные противовоспалительные средства, лечебный массаж, дозированные физические нагрузки, иглоукалывание, благодаря которым активизируется циркуляция крови, что способствует регенерации клеток. При запущенном состоянии применяется аллопатия, дабы восстановить функционирование сустава.
Сосудистые боли эффективно устраняются с помощью массажа с использованием разогревающих мазей и гелей.
Консультация ортопеда-травматолога по поводу боли в колене при долгом сидении
Не стоит полагаться на обезболивающие средства, важно выявить причину боли и подобрать правильное лечение. Ведь за ней может скрываться длинная цепочка факторов или хроническое заболевание, требующее усиленного внимания.
Необходимо обратиться к квалифицированному специалисту, поскольку самолечение может усугубить ситуацию. После проведения необходимых обследований и диагностирования нарушения доктор назначит терапию. Лечение различное в случае травмы, нарушения опорно-двигательной системы или сосудистого заболевания.
Боль в колене: причины, лечение и профилактика
При появлении симптома необходимо обратиться к врачу и пройти диагностические процедуры.
С болью в колене сталкивается большее половины населения планеты, причем симптом появляется более чем при 200 различных заболеваниях. Рано или поздно у большинства пожилых людей возникают боли в бедре или колене различной интенсивности. Взрослым и даже детям знакомы всевозможные щелчки и дискомфорт. В целом сустав очень уязвим, повреждение любого его элемента приводит не только к болезненности, но и к нарушению функции. Чаще всего травмируются связки наколенника и мениски.
Травмы и повреждения
Болевые ощущения возникают из-за повреждения суставов. Условно причины боли в коленном суставе можно разделить на три группы:
- Травмы и их последствия;
- Заболевания колена воспалительного и дегенеративно-дистрофического типа;
- Болезни с иррадиацией;
- Системные патологии.
Среди травматических повреждений чаще всего встречаются ушибы колена. В этом случае происходит местное кровоизлияние в мягкие ткани и поражение нервных окончаний. Визуально это выражается в отеке и покраснении. Возникает болезненность, движения затрудняются. Резкая боль в колене может быть проявлением полного или частичного разрыва связок. Целостность внутренней связки нарушается из-за сильного выворачивания голени наружу, или, наоборот, из-за чрезмерного движения нижней части конечности внутрь.
При разрыве крестообразных связок развивается гемартроз – кровоизлияние в суставную полость. Такое случается также при ушибах, внутрисуставных переломах, повреждении менисков. Скопление крови вызывает сдавливание тканей и нарушение кровообращения, эластичность гиалинового хряща, синовиальной сумки и связок снижается. Начинает активно вырабатываться суставная жидкость, при повторных излитиях крови сустав разрушается.
Если болят колени, причина может заключаться в нарушении целостности менисков, наружного или внутреннего. В первом случае речь идет о латеральной форме, во втором – о медиальной. Зачастую такие травмы происходят у спортсменов, но они могут случиться у любого человека в случае подворачивания ноги, удара или неаккуратного движения.
Вывих коленной чашечки представляет собой смещение надколенника наружного, внутреннего, вертикального или торсионного типа. Вывих может быть полным – с определением чашечки над наружным мыщелком или, когда элемент смещается наружу от латерального мыщелка. Переломы нижних конечностей вызывают поражение мягких тканей, масштабные кровоизлияния и острую боль в коленном суставе. Сочленение получает повышенную подвижность и деформируется.

Строение коленного сустава
Заболевания и патологии
Среди причин боли в коленях, связанных с заболеваниями, выделяют:
- Артриты – воспаление сустава;
- Остеоартрозы – не воспалительное поражение, приводящее к изменениям дегенеративного характера;
- Бурситы – воспалительный процесс в синовиальных бурсах, при которых коленки болят во время сгибательных и разгибательных движений;
- Периартрит сухожилий – воспаление связок и мышц вокруг сустава, а также сухожилий и капсулы гусиной лапки. В такой ситуации колени болят внутри во время спуска по лестнице и других похожих движений;
- Хондропатию надколенника – некротические изменения хряща в задней части надколенника;
- Хондроматоз – хроническую патологию с диспластическим перерождением мембраны оболочки сустава в хрящ;
- Кисту Бейкера – появление в подколенной ямке плотного образования. Если опухоль сильно разрастается, она сдавливает нервы и сосуды. В результате нарушается кровообращение и иннервация;
- Болезнь Гоффа – поражение околосуставной жировой ткани с замещением фиброзным образованием. В такой ситуации ткани уже не могут обеспечивать амортизацию;
- Болезнь Осгуда-Шлаттера с частичным омертвлением большой берцовой кости. Такое часто случается у спортсменов-подростков. У человека болят суставы колен, а при отсутствии лечения может произойти мышечная гипотрофия вплоть до обездвиживания.
Причинами ноющей боли в коленном суставе могут быть и некоторые другие заболевания. Патология, вызванная поражением седалищного нерва из-за его сжатия или спазма сосудов, называется невропатией. Поскольку нерв идет через поясницу, копчик и таз до самых ступней, блокада в любой точке вызывает пульсирующую боль даже в состоянии покоя.
При коксартрозах тазобедренного сустава в нем происходят дистрофические изменения, болезненность может распространяться по ноге вниз. Фибромиалгия представляет собой не воспалительное поражение мягких тканей в суставе, приводящее к боли в правом или левом колене.
Вызывать болезненность могут и системные патологии. Остеопороз сопровождается ноющей болью в конечностях, во время туберкулеза поражаются участки кости и очень сильно болят колени. При остеомиелите наблюдается отек, локальный болевой синдром, гиперемия кожи.
Сосудистые боли не относятся к суставной патологии, их причина заключается в нарушении циркуляции крови внутри сустава. Такие боли могут становиться хроническими.
Характер болевых ощущений и их интенсивность зависят от происхождения патологии. По этому параметру можно судить о причинах, по которым болят колени:
- При остеоартрозе и артрите ноги ноют;
- При переломе, ушибе, бурсите, разрыве связок, обострившейся менископатии возникает сильная резкая боль;
- Болезненно
ihondrolock.ru
Болит колено когда сидишь
Боль в колене при долгом сидении — распространённая жалоба пациентов. Подвержены недугу люди всех возрастов. Особый дискомфорт вызывает такая болезненность у людей, вынужденных находиться длительный период времени в положении сидя в силу профессии. Симптом может говорить о развитии тяжёлой патологии, поэтому требует должного внимания и принятия своевременных мер.
Причины
Существует множество причин того, почему болят колени при длительном сидении. К основным относятся:

- Травмы. Они могут быть совсем незначительными. Часто люди даже не замечают ушибов, полученных вследствие лёгкого удара об стол, комод и прочие предметы. Но даже небольшое повреждение может приводить к серьёзным последствиям. Травмирована может быть костная ткань, мышечная и даже связки.
- Артроз. Характерен больше для людей старшего возраста. При этой патологии происходит разрушение хрящевой ткани, из-за этого болит колено, когда долго сидишь и встаёшь, отмечается ограничение подвижности суставов.
- Хондромаляция надколенника (его разрушение). Болезнь проявляется возникновением боли после сидения на корточках. Болезненность также усиливается при надавливании на переднюю поверхность колена.
- Воспаление седалищного нерва. Часто сопровождается онемением, жжением, покалыванием.
- При тромбозе глубоких вен также возможно возникновение болезненности при долгом сидении.
- Скопление жидкости в полости сустава. Болевые ощущения отмечаются преимущественно в момент разгибания колена после продолжительного нахождения в сидячем положении. Сопровождается такими симптомами, как отёчность области коленного сустава и ограничение его подвижности.
- Нарушение целостности связок и сухожилий. При этом недуге колено болит преимущественно при растяжке, беге. Возможно возникновение отёчности в области сустава и ограничение его подвижности.
Помимо перечисленных причин, к возникновению болезненности могут приводить воспалительные процессы в сухожилиях и связках, остеопороз, подагра и т.п.
Диагностика
Появление любых неприятных ощущений является тревожным сигналом, по этой причине важно своевременно обратиться к специалисту для постановки диагноза и подбора терапии.
Вначале врач осмотрит беспокоящую область, тщательно соберёт анамнез. Эти мероприятия позволят предположить диагноз.Для его уточнения назначаются дополнительные инструментальные методы исследования, а именно:
- рентгенография;
- магнитно-резонансная и компьютерная томография;
- ангиография;
- артроскопия;
- ультразвуковое исследование;
- лабораторные анализы.
Важно! Правильно и своевременно выставленный диагноз – залог успешного лечения.
Когда идти к врачу?
Болезненность в суставах может свидетельствовать о серьёзных патологиях, поэтому при появлении такой симптоматики следует сразу же обратиться к врачу. К признакам, говорящим о необходимости специализированной помощи, относятся:
- Длительность болезненности составляет более одной-двух недель.
- Болевые ощущения возникают неожиданно, и также внезапно проходят.
- Болят колени после велосипеда, когда долго согнуты, при подъёме по лестнице. При выполнении движений иногда слышан хруст.
- Неприятные ощущения после сидения возникают ежедневно.
- Помимо болезненности присутствует отёчность, затруднение движений, гиперемия в области колена, зуд.
- Отмечается повышение температуры тела, озноб.
Важно! Своевременное обращение к специалисту позволит избежать развития осложнений.
Лечение
В терапии болей в коленях используются медикаментозные препараты, лечебная физкультура, физиопроцедуры, массаж. Эти методы наиболее действенные при различных причинах, повлекших возникновение неприятных ощущений.
Медикаменты
Лекарственные препараты назначаются исключительно лечащим врачом. Их выбор определяется полученными результатами обследования, выставленным диагнозом. В большинстве случаев назначаются:

- Нестероидные противовоспалительные средства (Кеторол, Нимесулид, Диклофенак). Они обладают противовоспалительными и анальгезирующими свойствами.
- Антибактериальные препараты. Назначаются в случае присоединения инфекции.
- Хондропротекторы (Терафлекс). Способствуют активизации восстановительных процессов в хрящевой ткани.
- Миорелаксанты (Сибазон, Мидокалм). Оказывают расслабляющее действие на напряжённые мышцы.
При болях в коленях можно использовать охлаждающий спрей. Такой способ можно применять для непродолжительного снятия неприятных ощущений перед обращением к врачу.
Для питания суставов необходимы микроэлементы и витамины. Поэтому приём специальных витаминных комплексов поможет восполнить нехватку этих веществ и улучшить структуру костной и хрящевой тканей.
Осторожно! Самолечение перечисленными лекарственными препаратами недопустимо, так как может вызвать ухудшение состояния, возникновение неблагоприятных реакций.
ЛФК и массажи
Лечебная физкультура и массажи являются отличным дополнением к медикаментозному лечению. Их выполнение должно проводиться в восстановительный период и под чутким руководством специалиста.
Массаж улучшает кровообращение в поражённой области, способствует активизации восстановительных процессов, лучшему поступлению питательных веществ, устранению воспаления.
Лечебные упражнения должны выполняться плавно и медленно. Появление любых неприятных ощущений является сигналом для прекращения занятий.
Профилактика
Избежать возникновения патологий суставов можно придерживаясь принципов их профилактики. Они заключаются в предотвращении переохлаждения коленей и всего организма.
В случае получения травм следует сразу же обращаться за медицинской помощью, с целью исключения трещин, переломов.
Перед спортивными занятиями важно тщательно размяться, чтобы разогреть мышцы. Особое внимание следует уделять правильному выполнению приседаний и прочих упражнений, в которых задействованы колени.
Справка! Активный образ жизни, правильное питание, ежедневное пребывание на свежем воздухе позволят поддержать здоровье всего организма, в том числе и суставов.
Заключение
Боли в коленях при длительном сидении являются частыми жалобами, с которыми обращаются пациенты за медицинской помощью. Причин возникновения неприятных симптомов может быть много. Для точной постановки диагноза и подбора медикаментов следует обратиться к врачу. Только ревматолог может назначить подходящую схему лечения, основываясь на результатах обследований. Самолечение в этом случае недопустимо, так как может привести к ухудшению состояния пациента, возникновению неблагоприятных реакций.
Выполнение лечебных упражнений и массажа в период восстановления будет отличным дополнением к основной схеме лечения, прописанной лечащим врачом. Предотвратить возникновение болезни помогут профилактические мероприятия. Активный образ жизни, правильное питание, выполнение упражнений и частое пребывания на свежем воздухе – залог здоровья не только суставов, но и всего организма в целом.
Часто люди жалуются на боли в коленях при долгом сидении: после длительного вождения автомобиля, пребывания в транспорте на пассажирском кресле, посещения кинотеатра или при сидячей работе появляется дискомфорт, который со временем перерастает в болевые ощущения.


Причины боли в колене, когда долго сидишь
Среди факторов ее возникновения выделяют травмы и хронические заболевания, а также сосудистые боли.
Колено – это сустав, который более всего в человеческом организме подвергается нагрузке, поэтому неудивительно, что из всех составляющих опорно-двигательного аппарата именно он больше всего травмируется. Механические повреждения сначала вызывают сильную резкую боль, которая со временем дает о себе знать при движениях, реже проявляются ноющие болезненные ощущения после длительного нахождения в одном положении. Среди них травмы сухожилий, связок, менисков – растяжения, надрывы и разрывы, трещины кости или переломы, а также вывихи сустава.
Травма дает о себе знать сразу же, а в случае хронических заболеваний болевой синдром появляется лишь на последних этапах. Порой до его возникновение больной может даже не подозревать, что есть какие-то отклонения. Однако таких болезней, при которых боль возникает в состоянии покоя, гораздо меньше, чем тех, при каких она появляется во время движения.
Одно из заболеваний, при котором возникает боль в колене, когда долго сидишь, – это хондропатия надколенника. В хряще образуются трещины, доходит до того, что он полностью протирается и обнажает кость. Такая патология присуща подросткам из-за активного рота, людям преклонного роста из-за снашивания опорно-двигательного аппарата и спортсменам, чей вид деятельности связан с большой нагрузкой именно на эти суставные хрящи: лыжникам, футболистам, легкоатлетам и другим.
Артроз – изменение хрящевой ткани тазобедренного, голеностопного, дистального межфалангового и других суставов, вследствие которого они болят. Колено больно разгибать после сидения, особенно на корточках. Эта болезнь присуща людям пожилого возраста, вызывать ее могут наследственная предрасположенность, нарушенный метаболизм, чрезмерная нагрузка или лишний вес.
Боль в колене при нарушении кровотока не дает покоя ни в движении, ни даже когда сидишь. Порой на нее жалуются подростки, это объясняется тем, что во время роста кровеносные сосуды отстают в развитии от костей. Зачастую после пубертатного периода дискомфорт исчезает и проявляется к старости, но иногда сохраняется всю жизнь. Ноющая боль появляется, когда меняется погода, после физических нагрузок, от переохлаждения или во время простуды.


Диагностика и лечение боли в колене при долгом сидении
При хондропатии исследуют подвижность сустава, осуществляют пальпацию, в ходе которой выявляют неправильное или нестабильное положение надколенника, также проводится магнитно-резонансная томография и артроскопическое обследование.
Первое средство при нарушениях в колене – лечебная физкультура, при этом требуется специальный бандаж во время занятий и в повседневной жизни. Умеренные силовые упражнения призваны укрепить мышцы бедра, которые в дальнейшем будут способствовать разгрузке колена. Назначаются также физиотерапевтические процедуры, хондропротекторы, электростимуляция и теплые ванны с морской солью и эфирными маслами.
При артрозе назначаются нестероидные противовоспалительные средства, лечебный массаж, дозированные физические нагрузки, иглоукалывание, благодаря которым активизируется циркуляция крови, что способствует регенерации клеток. При запущенном состоянии применяется аллопатия, дабы восстановить функционирование сустава.
Сосудистые боли эффективно устраняются с помощью массажа с использованием разогревающих мазей и гелей.
Консультация ортопеда-травматолога по поводу боли в колене при долгом сидении
Не стоит полагаться на обезболивающие средства, важно выявить причину боли и подобрать правильное лечение. Ведь за ней может скрываться длинная цепочка факторов или хроническое заболевание, требующее усиленного внимания.
Необходимо обратиться к квалифицированному специалисту, поскольку самолечение может усугубить ситуацию. После проведения необходимых обследований и диагностирования нарушения доктор назначит терапию. Лечение различное в случае травмы, нарушения опорно-двигательной системы или сосудистого заболевания.
Ежедневно коленный сустав испытывает огромные нагрузки даже при обычной активности человека. Нередко возникает боль в колене при долгом сидении, что является нехорошим симптомом и может привести к серьезным болезням и осложнениям. Для избавления от болей стоит сначала разобраться с возможными причинами их появления.
Причины
Многие пациенты при обращении к специалисту жалуются на то, что болит колено, когда долго сидишь и встаешь, но при этом забывают упомянуть о сопутствующем дискомфорте и иных симптомах. Некоторые же при подобном проявлении вовсе не посещают врача, списывая подобное состояние на усталость или долгое пребывание в одном положении.
Болевые ощущения всегда не являются нормой, поэтому если они появляются регулярно, следует обратиться к специалисту как можно быстрее до того момента, пока заболевание не прогрессировало.
Наиболее распространенной причиной боли в коленях, когда они долго согнуты, является травма. Она может быть незначительной и даже незаметной, ведь некоторые люди не придают значения легкому ушибу коленом, например, о стол или тумбу. Однако, даже малейшие травмы могут привести к серьезным последствиям. В первую очередь, речь может идти о трещине или переломе. Наиболее хрупкой частью колена является мениск.

 Помимо травмирования костной ткани, могут быть повреждены и мышечные волокна, а также связки.
Помимо травмирования костной ткани, могут быть повреждены и мышечные волокна, а также связки.Также травма может спровоцировать развитие таких болезней, как артроз и артрит.
Артроз является хроническим заболеванием, которому подвержены люди старшего поколения. Разрушение хрящевой ткани приводит к болям в колене, ограниченности движений, дискомфорту при сидении и вставании. Во время совершения каких-либо движений коленом могут быть слышны характерные щелчки и хруст.
Нередко причиной боли в колене после сидения на корточках может стать хондромаляция надколенника — его разрушение. В этом случае болевые ощущения проявляются также при надавливании на переднюю часть колена.
Воспаление седалищного нерва нередко провоцирует боль в колене. При этом могут также проявляться такие сопутствующие симптомы, как онемение, покалывание и жжение.
При долгом сидении может возникать боль из-за тромбоза глубоких вен.
Скопление жидкости в околосуставной сумке является причиной боли в момент разгибания колена после долгого сидения. Подобным образом проявляется бурсит, сопровождаясь отечностью сустава и ограниченностью движений.
Ощущение, что болит колено при растяжке, нередко является симптомом нарушения целостности сухожилий и связок, сопровождающееся при этом резкой болью во время бега, а также отечностью колена и ограничением подвижности сустава.
Диагностика
Любая боль в колене может быть признаком серьезного заболевания, но не всегда люди обращают на это достаточное внимание. При этом забота о своем здоровье является ответственностью самого человека, а не специалиста медицинского учреждения. Именно поэтому обращение к специалисту для постановки диагноза и назначения лечения должно быть своевременным.
Для постановки диагноза специалист назначит комплекс диагностических мероприятий:
- Магнитно-резонансная томография позволяет оценить состояние суставов и окружающих мягких тканей, выявить патологические отклонения и определить наличие воспалительного процесса.
- Компьютерная томография сустава направлена на исследование структуры хрящевой ткани.
- УЗИ позволяет выявить разрывы связок, нарушение целостность сухожилий или их утолщение, а также выпот в сустав.
- Артроскопия производится с помощью специального аппарата, который вводится в сустав и позволяет оценить степень разрушения внутренней части сустава.
Когда идти к врачу

 Нередко люди жалуются на то, что у них болят колени после велосипеда, но при этом не спешат обращаться к специалисту, считая, что данный симптом является просто следствием усталости.
Нередко люди жалуются на то, что у них болят колени после велосипеда, но при этом не спешат обращаться к специалисту, считая, что данный симптом является просто следствием усталости.Колено — очень хрупкий и сложный элемент организма, обеспечивающий подвижность конечностей и принимающий на себя огромные нагрузки. Забота о его целостности и здоровье должна быть не меньше, чем о других органах и суставах.
Обращаться к врачу следует в следующих случаях:
- болевые ощущения продолжаются дольше одной-двух недель;
- боль возникает неожиданно и резко, также внезапно проходит;
- при ходьбе, приседании или подъеме по ступеням слышен и ощутим хруст;
- боль в коленях после сидения появляется каждый день;
- помимо боли заметны отечность, покраснения, зуд;
- повышена температура тела, озноб, лихорадка.
Чем быстрее обратиться к специалисту, тем больше шансов на выздоровление и устранение причины симптомов без развития осложнений.
Перед обращением к специалисту для улучшения состояния можно использовать охлаждающий спрей при болях в колене.
Лечение
Несмотря на то, что боль в суставе может быть вызвана большим количеством заболеваний, можно выделить ряд методов препаратов, которые оказывают наибольшее воздействие на поврежденную область.
В первую очередь речь идет о медикаментозных методах лечения, физиотерапевтических процедурах, лечебной физкультуре и массаже.
Медикаменты
После проведения диагностики и постановки диагноза специалист назначит лечение, которое будет направлено на устранение конкретной проблемы. При этом он может выписать прием следующих медикаментов:
- нестероидные противовоспалительные средства — направлены на снятие болевых ощущение и устранение воспалительного процесса. Наиболее популярны Ибупрофен,Кеторол, Мелоксикам;
- антибиотики — в том случае, если болезнь вызвана попаданием инфекции в полость сустава, назначаются препараты Азитромицин, Амоксиклав, Кларитромицин;
- хондропротекторы — применяются для восстановления хрящевой ткани, а также для остановки прогрессирования заболеваний, например, Артра, Терафлекс,Алфлутоп;
- миорелаксанты — необходимы для снятия напряжения с мышц, которые могут вызывать зажимы, чаще всего применяются при остеохондрозе, например, Мидокалм, Сибазон, Преднизолон.
Любые лекарственные средства необходимо принимать только после их назначения специалистом, поскольку самолечение может привести к ухудшению состояния и развитию патологии.
ЛФК и массажи

 Медикаментозная терапия может принести значимый результат в лечении, но не стоит забывать и о других методах.
Медикаментозная терапия может принести значимый результат в лечении, но не стоит забывать и о других методах.Физкультура и массаж эффективны после снятия острого состояния и приносят результат в том случае, если выполняются со специалистом.
Массаж и разминания необходимы для улучшения кровообращения и обмена веществ в пораженном суставе, что способствует лучшему восстановлению тканей и устранению воспалительного процесса.
Во время выполнения лечебных упражнений следует быть максимально осторожным, выполнять все плавно и медленно. Необходимо внимательно прислушиваться к своему организму, выполняя гимнастику, поскольку любой дискомфорт является сигналом, что занятия следует на время прекратить.
Все упражнения следует делать под контролем специалиста и только после назначения, поскольку для каждого конкретного заболевания требуются свои действия.
Общие принципы ЛФК:
- постепенное выполнение упражнений, добавление новых;
- тренировки начинают лежа;
- запрещено выполнять приседания, сгибания, резкие движения;
- постепенный переход от разработки бедра к стопе и только потом к колену.
К сожалению, консервативные методы не являются эффективными в случае тяжелого течения болезни и развития последней стадии. В такой ситуации специалист может принять решение о необходимости хирургического вмешательства. Речь может идти о сшивании связок, а также о замене сустава при полном разрушении тканей.
Профилактика

 Для того, чтобы избежать развития патологии, следует заботиться о своем здоровье. В первую очередь следует избегать переохлаждения организма и коленей.
Для того, чтобы избежать развития патологии, следует заботиться о своем здоровье. В первую очередь следует избегать переохлаждения организма и коленей.В случае травмы колена следует обратиться к травматологу и пройти ряд диагностических процедур для исключения трещин и переломов, а также замотать колено эластичным бинтом.
Перед занятиям спортом следует разогреть мышцы и выполнить разминку, особенное внимание следует уделить коленям и правильному выполнению упражнений-приседаний.
Здоровый образ жизни, правильное питание, регулярные прогулки на свежем воздухе и лечебная гимнастика помогут избежать проблем с суставами, а также окажут положительное воздействие на организм в целом.
Заключение
При болях в колене следует как можно быстрее обратиться к специалисту для выявления причины появления такого симптома. Лишь в единичных случаях боль может быть вызвана переутомлением и неудобной позой, но чаще всего речь идет именно о развитии какой-либо патологии.
varikocele.com
Болят колени когда долго сидишь что делать
Ежедневно коленный сустав испытывает огромные нагрузки даже при обычной активности человека. Нередко возникает боль в колене при долгом сидении, что является нехорошим симптомом и может привести к серьезным болезням и осложнениям. Для избавления от болей стоит сначала разобраться с возможными причинами их появления.
Причины
Многие пациенты при обращении к специалисту жалуются на то, что болит колено, когда долго сидишь и встаешь, но при этом забывают упомянуть о сопутствующем дискомфорте и иных симптомах. Некоторые же при подобном проявлении вовсе не посещают врача, списывая подобное состояние на усталость или долгое пребывание в одном положении.
Болевые ощущения всегда не являются нормой, поэтому если они появляются регулярно, следует обратиться к специалисту как можно быстрее до того момента, пока заболевание не прогрессировало.
Наиболее распространенной причиной боли в коленях, когда они долго согнуты, является травма. Она может быть незначительной и даже незаметной, ведь некоторые люди не придают значения легкому ушибу коленом, например, о стол или тумбу. Однако, даже малейшие травмы могут привести к серьезным последствиям. В первую очередь, речь может идти о трещине или переломе. Наиболее хрупкой частью колена является мениск.
 Помимо травмирования костной ткани, могут быть повреждены и мышечные волокна, а также связки.
Помимо травмирования костной ткани, могут быть повреждены и мышечные волокна, а также связки.
Также травма может спровоцировать развитие таких болезней, как артроз и артрит.
Артроз является хроническим заболеванием, которому подвержены люди старшего поколения. Разрушение хрящевой ткани приводит к болям в колене, ограниченности движений, дискомфорту при сидении и вставании. Во время совершения каких-либо движений коленом могут быть слышны характерные щелчки и хруст.
Нередко причиной боли в колене после сидения на корточках может стать хондромаляция надколенника — его разрушение. В этом случае болевые ощущения проявляются также при надавливании на переднюю часть колена.
Воспаление седалищного нерва нередко провоцирует боль в колене. При этом могут также проявляться такие сопутствующие симптомы, как онемение, покалывание и жжение.
При долгом сидении может возникать боль из-за тромбоза глубоких вен.
Скопление жидкости в околосуставной сумке является причиной боли в момент разгибания колена после долгого сидения. Подобным образом проявляется бурсит, сопровождаясь отечностью сустава и ограниченностью движений.
Ощущение, что болит колено при растяжке, нередко является симптомом нарушения целостности сухожилий и связок, сопровождающееся при этом резкой болью во время бега, а также отечностью колена и ограничением подвижности сустава.
Диагностика
Любая боль в колене может быть признаком серьезного заболевания, но не всегда люди обращают на это достаточное внимание. При этом забота о своем здоровье является ответственностью самого человека, а не специалиста медицинского учреждения. Именно поэтому обращение к специалисту для постановки диагноза и назначения лечения должно быть своевременным.
Для постановки диагноза специалист назначит комплекс диагностических мероприятий:
- Магнитно-резонансная томография позволяет оценить состояние суставов и окружающих мягких тканей, выявить патологические отклонения и определить наличие воспалительного процесса.
- Компьютерная томография сустава направлена на исследование структуры хрящевой ткани.
- УЗИ позволяет выявить разрывы связок, нарушение целостность сухожилий или их утолщение, а также выпот в сустав.
- Артроскопия производится с помощью специального аппарата, который вводится в сустав и позволяет оценить степень разрушения внутренней части сустава.
Когда идти к врачу
 Нередко люди жалуются на то, что у них болят колени после велосипеда, но при этом не спешат обращаться к специалисту, считая, что данный симптом является просто следствием усталости.
Нередко люди жалуются на то, что у них болят колени после велосипеда, но при этом не спешат обращаться к специалисту, считая, что данный симптом является просто следствием усталости.
Колено — очень хрупкий и сложный элемент организма, обеспечивающий подвижность конечностей и принимающий на себя огромные нагрузки. Забота о его целостности и здоровье должна быть не меньше, чем о других органах и суставах.
Обращаться к врачу следует в следующих случаях:
- болевые ощущения продолжаются дольше одной-двух недель;
- боль возникает неожиданно и резко, также внезапно проходит;
- при ходьбе, приседании или подъеме по ступеням слышен и ощутим хруст;
- боль в коленях после сидения появляется каждый день;
- помимо боли заметны отечность, покраснения, зуд;
- повышена температура тела, озноб, лихорадка.
Чем быстрее обратиться к специалисту, тем больше шансов на выздоровление и устранение причины симптомов без развития осложнений.
Перед обращением к специалисту для улучшения состояния можно использовать охлаждающий спрей при болях в колене.
Лечение
Несмотря на то, что боль в суставе может быть вызвана большим количеством заболеваний, можно выделить ряд методов препаратов, которые оказывают наибольшее воздействие на поврежденную область.
В первую очередь речь идет о медикаментозных методах лечения, физиотерапевтических процедурах, лечебной физкультуре и массаже.
Медикаменты
После проведения диагностики и постановки диагноза специалист назначит лечение, которое будет направлено на устранение конкретной проблемы. При этом он может выписать прием следующих медикаментов:
- нестероидные противовоспалительные средства — направлены на снятие болевых ощущение и устранение воспалительного процесса. Наиболее популярны Ибупрофен,Кеторол, Мелоксикам;
- антибиотики — в том случае, если болезнь вызвана попаданием инфекции в полость сустава, назначаются препараты Азитромицин, Амоксиклав, Кларитромицин;
- хондропротекторы — применяются для восстановления хрящевой ткани, а также для остановки прогрессирования заболеваний, например, Артра, Терафлекс,Алфлутоп;
- миорелаксанты — необходимы для снятия напряжения с мышц, которые могут вызывать зажимы, чаще всего применяются при остеохондрозе, например, Мидокалм, Сибазон, Преднизолон.
Любые лекарственные средства необходимо принимать только после их назначения специалистом, поскольку самолечение может привести к ухудшению состояния и развитию патологии.
ЛФК и массажи
 Медикаментозная терапия может принести значимый результат в лечении, но не стоит забывать и о других методах.
Медикаментозная терапия может принести значимый результат в лечении, но не стоит забывать и о других методах.
Физкультура и массаж эффективны после снятия острого состояния и приносят результат в том случае, если выполняются со специалистом.
Массаж и разминания необходимы для улучшения кровообращения и обмена веществ в пораженном суставе, что способствует лучшему восстановлению тканей и устранению воспалительного процесса.
Во время выполнения лечебных упражнений следует быть максимально осторожным, выполнять все плавно и медленно. Необходимо внимательно прислушиваться к своему организму, выполняя гимнастику, поскольку любой дискомфорт является сигналом, что занятия следует на время прекратить.
Все упражнения следует делать под контролем специалиста и только после назначения, поскольку для каждого конкретного заболевания требуются свои действия.
Общие принципы ЛФК:
- постепенное выполнение упражнений, добавление новых;
- тренировки начинают лежа;
- запрещено выполнять приседания, сгибания, резкие движения;
- постепенный переход от разработки бедра к стопе и только потом к колену.
К сожалению, консервативные методы не являются эффективными в случае тяжелого течения болезни и развития последней стадии. В такой ситуации специалист может принять решение о необходимости хирургического вмешательства. Речь может идти о сшивании связок, а также о замене сустава при полном разрушении тканей.
Профилактика
 Для того, чтобы избежать развития патологии, следует заботиться о своем здоровье. В первую очередь следует избегать переохлаждения организма и коленей.
Для того, чтобы избежать развития патологии, следует заботиться о своем здоровье. В первую очередь следует избегать переохлаждения организма и коленей.
В случае травмы колена следует обратиться к травматологу и пройти ряд диагностических процедур для исключения трещин и переломов, а также замотать колено эластичным бинтом.
Перед занятиям спортом следует разогреть мышцы и выполнить разминку, особенное внимание следует уделить коленям и правильному выполнению упражнений-приседаний.
Здоровый образ жизни, правильное питание, регулярные прогулки на свежем воздухе и лечебная гимнастика помогут избежать проблем с суставами, а также окажут положительное воздействие на организм в целом.
Заключение
При болях в колене следует как можно быстрее обратиться к специалисту для выявления причины появления такого симптома. Лишь в единичных случаях боль может быть вызвана переутомлением и неудобной позой, но чаще всего речь идет именно о развитии какой-либо патологии.
К врачам регулярно обращаются люди в попытке выяснить, почему болят колени, когда долго сидишь, и как вылечить неприятное нарушение? Это может стать серьезной неприятностью для людей, вынужденных подолгу сидеть за рулем или работающих за компьютером.
Вероятные причины
Когда болит колено если долго сидеть не разгибать к какому идти врачу следует запомнить каждому. Начинать нужно с визита к терапевту, который после общего обследования перенаправит к узкоспециализированному доктору.
После получения травмы ее последствия проявляются обычно сразу в виде болей в колене после долгого сидения. Существуют и хронические болезни, при которых болезненность возникает не сразу. На начальных стадиях пациент может и не знать о нарушениях, особенно в состоянии покоя.
К болезням, при которых болят колени, если долго сидеть, относят хондропатию надколенника. Внутри хряща появляются трещинки, он постепенно протирается, оголяя кость. Подобная патология иногда встречается у подростков в период активного роста, а также болезнь развивается у стариков из-за изнашивания опорно-двигательной системы. Не застрахованы от болей в коленях в сидячем положении и спортсмены.
Болеть колени, если долго сидеть в одном положении, могут при артрозе. В результате заболевания деградируют хрящи голеностопного и других суставов. Колено в этом случае трудно разогнуть после сидения из-за болей. Заболеванием страдают пожилые люди, и оно возникает при наследственной предрасположенности, нарушении метаболизма, лишнем весе и чрезмерных нагрузках.
Нельзя исключать причину болей в колене, когда оно долго согнуто, как нарушение локального кровообращения. Нарушение иногда выявляют у людей подросткового возраста, так как при росте кровеносные сосуды могут не поспевать за развитием костей. Нередко после пубертатного периода дискомфортные ощущения пропадают, но в зрелом возрасте могут вернуться.
Когда идти к врачу?
Когда болит колено, если сидеть нога на ногу или просто после продолжительного сидения, запускать лечение нельзя. Вообще нужно незамедлительно отправиться хотя бы к терапевту, если:
- Ноющие боли преследуют вас в течение трех недель.
- Если боль в колене острая или возникает неожиданно.
- В коленях хрустит после долгого сидения и при ходьбе.
- Колени болят каждый день даже после непродолжительного сидения.
- На фоне болей проявляются другие признаки: лихорадка, высокая температура.
- Возник отек или чувствуется локальное увеличение температуры в коленях.
Откладывая визит к врачу, если болят колени, когда сидите, вы усложняете возможную терапию и позволяете патологии развиваться.
Лечимся препаратами из аптеки
Перед любым лечением нужно выяснить, почему болят колени, когда долго сидишь. Врач назначает подходящие медикаменты:
- антибиотики – они необходимы, если болезненность обусловлена вирусными инфекциями;
- НПВС – среди них популярны Аспирин и Ибупрофен;
- болеутоляющие препараты – позволяют снять или уменьшить неприятные симптомы;
- иммуномодуляторы – требуются для укрепления иммунитета, чтобы организм лучше восстанавливался;
- хондропротекторы – способствуют лучшей регенерации коленей при определенных заболеваниях.
В запущенных случаях врачи направляют пациентов с больными коленями на операцию. Иногда они болят после долгого сидения из-за того, что в полостях собралась жидкость и ее нужно удалить. Также если причина в кисте, для ее устранения нужна операция или создание блокады гидрокортизоном.
Когда колени болят после сна или когда долго сидишь после получения травмы, врачу придется вправить кости. После этого колено фиксируют плотной повязкой, ортезом или накладывают гипс.
ЛФК и массажи
Дополнительно к медикаментозной терапии при лечении болей в коленях после того, как сидишь, врачи могут прописать лечебную физкультуру или профессиональный массаж. Гимнастика эффективна лишь в том случае, когда боль не сильная, а специалист должен дать подходящие упражнения. Все они выполняются максимально плавно. При дискомфорте от ЛФК придется отказаться. В случае его отсутствия желательно постепенно наращивать нагрузки.
Убрать боли в коленях и укрепить их помогает профессиональный массаж. Вы можете также сами разминать и растирать больные суставы, но делать это нужно правильно, поэтому хотя бы пару раз лучше сходить к специалисту и посмотреть, как он это делает.
Грамотный специалист порекомендует и полезные продукты для суставов.Затягивать с визитом к врачу не стоит: чем раньше вы начнёте лечение патологии, тем лучше.

Люди с сидячей работой – за рулем автомобиля или в офисе перед монитором компьютера – часто стакиваются с проблемой болей в суставах во время рабочего дня или вообще пребывания в сидячем положении. Поэтому вопрос, почему болят колени, когда долго сидишь, и что с этим делать, актуален для большинства людей совершенно разных профессий.
Вероятные причины

Причиной болей в коленном суставе могут являться разные недуги и патологии, и тогда симптом будет свидетельствовать о том, что проблема достаточно развилась – в начальной стадии заболевания не причиняют выраженной болезненности.
В каждом случае лечение и контролирующий его медицинский работник будет отличаться.
- Неприятные ощущения возникают как последствия механических повреждений в суставе – ушибов, ударов, переломов и проч. Они проявляются после длительного сидения на одном месте и иногда во время движения.
- Хондропатия надколенника – распространенный провокатор болей в колене. В ходе ее прогрессирования хрящи медленно трескаются, стираются насквозь и исчезают, оставляя открытую кость без защиты. Дефект характерен для подростков в фазе активного роста, когда за развитием костей конечностей не успевают формироваться прочие элементы скелета. Также от хондропатии страдают пенсионеры, чей опорно-двигательный аппарат разрушается со временем, и профессиональные спортсмены, подвергающие свое тело огромным нагрузкам.
- Если после долгого сидения болят колени, их трудно согнуть и разогнуть после изменения положения, может иметь место артроз. Он негативно влияет на структуру суставов, в т.ч. коленных, голеностопных. Больные этим недугом преимущественно престарелого возраста, либо страдающие от ожирения, сахарного диабета и физических перегрузок.
- Один из факторов, вызывающих дискомфорт – проблемы с местным кровотоком внутри сустава. Как и в ситуации с хрящами, это может быть обусловлено недостаточным питанием растущего организма от кровеносных сосудов. Часто к окончанию периода полового созревания ноги перестают беспокоить юных пациентов.
Когда идти к врачу?
Игнорировать очевидные неполадки со здоровьем, когда сидение на стуле причиняет сильную боль, или заниматься самолечением не стоит. Существуют признаки недомогания, после обнаружения которых следует немедленно записаться на прием к врачу-терапевту, чтобы получить от него направления на дальнейшее обследование:
- Не проходящий дискомфорт не покидает больше 3 недель.
- Болевые ощущения возникают внезапно и резко.
- Во время ходьбы и при вставании с места слышится хруст.
- Мучения настигают, даже если больной находился в сидячем положении совсем непродолжительное время.
- Общее самочувствие заметно ухудшается, возникает лихорадка, растет температура тела.
- Колени отекли, покраснели, кожа вокруг них стала горячее.
Если не заняться лечением проблемы своевременно, она может прогрессировать в серьезное отклонение, требующее длительной комплексной терапии.
Медикаментозная терапия

Чаще всего пациентам, жалующимся на неприятные ощущения в суставе, выписываются:
- Антибиотики, когда симптомы вызваны инфицированием пораженной области вирусами или болезнетворными бактериями.
- Противовоспалительные нестероидного типа – ибупрофен или аспирин.
- Обезболивающие для облегчения повседневной жизнедеятельности больного.
- Укрепители иммунитета для борьбы с вирусами и ускорения естественной регенерации после повреждений.
- Хондропротекторы, восстанавливающие ткань хряща и кости, на которую оказывали дегенерирующий эффект патологии, в т.ч. артрит.
Часто медик формирует систему лечения и регенерации, состоящую из препаратов разных классов и назначений. Она как избавляет от внешних проявлений недуга, так и лечит от первопричины возникновения боли.
Народные средства
Перед их использованием рекомендуется провести дополнительную консультацию с лечащим врачом и уточнить, какие рецепты подойдут для терапии конкретного заболевания. Пациентам с гонартрозом рекомендуют употреблять внутрь:
- Растительный настой. 250 г корня сельдерея либо крапивы смешивают со 120 г чеснока и 3 лимонами. Все компоненты прокручивают в мясорубке и складывают в трехлитровую банку, заливают кипящей водой. Емкость закрывают и заматывают в теплую ткань, чтобы смесь настоялась. Когда она достигнет комнатной температуры, можно приступать к потреблению. Начальная доза – 100 мл средства ежедневно, со временем она увеличивается втрое и разделяется на три приема. Готовую настойку держат в холодильнике.
- Отвар с натуральными желирующими компонентами. Берутся копыта и кости, колени говяжьи, из них варится холодец до того момента, пока кусочки мяса не будут легко и целиком отделяться. Твердые элементы извлекают, а желе пьется за 30 мин. до еды по 100 мл за раз.
ЛФК и массаж

В качестве меры реабилитации может назначаться массаж или специальный комплекс гимнастических упражнений.
Заниматься физкультурой можно лишь в тех случаях, если активность не причиняет боли. Все элементы выполняются с плавностью и без резких движений.
При плохом самочувствии или дискомфорте от выполнения ЛФК лучше отказаться. При отсутствии возможности заниматься гимнастикой врачи советуют больше гулять пешком.
Массаж улучшает кровоснабжение и снимает усталость. Выполнять процедуру можно и самостоятельно, но перед этим рекомендуется провести несколько сеансов у профессионального массажиста, чтобы понаблюдать, как именно он растирает и разминает пораженный участок. Это поможет избежать неправильного выполнения манипуляции и, как следствие, ее бесполезности.
Боли в коленях после сидения на месте могут сигнализировать о развитии серьезных патологий, что в дальнейшем снизит качество жизни. Симптому стоит уделить внимание и своевременно обратиться за помощью – это предотвратит ухудшение ситуации и избавит от дискомфорта.
boligolovnie.ru
Болит колено после долгого сидения — Боли в ногах
Ежедневно коленный сустав испытывает огромные нагрузки даже при обычной активности человека. Нередко возникает боль в колене при долгом сидении, что является нехорошим симптомом и может привести к серьезным болезням и осложнениям. Для избавления от болей стоит сначала разобраться с возможными причинами их появления.
Причины
Многие пациенты при обращении к специалисту жалуются на то, что болит колено, когда долго сидишь и встаешь, но при этом забывают упомянуть о сопутствующем дискомфорте и иных симптомах. Некоторые же при подобном проявлении вовсе не посещают врача, списывая подобное состояние на усталость или долгое пребывание в одном положении.
Болевые ощущения всегда не являются нормой, поэтому если они появляются регулярно, следует обратиться к специалисту как можно быстрее до того момента, пока заболевание не прогрессировало.
Наиболее распространенной причиной боли в коленях, когда они долго согнуты, является травма. Она может быть незначительной и даже незаметной, ведь некоторые люди не придают значения легкому ушибу коленом, например, о стол или тумбу. Однако, даже малейшие травмы могут привести к серьезным последствиям. В первую очередь, речь может идти о трещине или переломе. Наиболее хрупкой частью колена является мениск.
Помимо травмирования костной ткани, могут быть повреждены и мышечные волокна, а также связки.
Также травма может спровоцировать развитие таких болезней, как артроз и артрит.
Артроз является хроническим заболеванием, которому подвержены люди старшего поколения. Разрушение хрящевой ткани приводит к болям в колене, ограниченности движений, дискомфорту при сидении и вставании. Во время совершения каких-либо движений коленом могут быть слышны характерные щелчки и хруст.
Нередко причиной боли в колене после сидения на корточках может стать хондромаляция надколенника — его разрушение. В этом случае болевые ощущения проявляются также при надавливании на переднюю часть колена.
Воспаление седалищного нерва нередко провоцирует боль в колене. При этом могут также проявляться такие сопутствующие симптомы, как онемение, покалывание и жжение.
При долгом сидении может возникать боль из-за тромбоза глубоких вен.
Скопление жидкости в околосуставной сумке является причиной боли в момент разгибания колена после долгого сидения. Подобным образом проявляется бурсит, сопровождаясь отечностью сустава и ограниченностью движений.
Ощущение, что болит колено при растяжке, нередко является симптомом нарушения целостности сухожилий и связок, сопровождающееся при этом резкой болью во время бега, а также отечностью колена и ограничением подвижности сустава.
Диагностика
Любая боль в колене может быть признаком серьезного заболевания, но не всегда люди обращают на это достаточное внимание. При этом забота о своем здоровье является ответственностью самого человека, а не специалиста медицинского учреждения. Именно поэтому обращение к специалисту для постановки диагноза и назначения лечения должно быть своевременным.
Для постановки диагноза специалист назначит комплекс диагностических мероприятий:
- Магнитно-резонансная томография позволяет оценить состояние суставов и окружающих мягких тканей, выявить патологические отклонения и определить наличие воспалительного процесса.
- Компьютерная томография сустава направлена на исследование структуры хрящевой ткани.
- УЗИ позволяет выявить разрывы связок, нарушение целостность сухожилий или их утолщение, а также выпот в сустав.
- Артроскопия производится с помощью специального аппарата, который вводится в сустав и позволяет оценить степень разрушения внутренней части сустава.
Когда идти к врачу
Нередко люди жалуются на то, что у них болят колени после велосипеда, но при этом не спешат обращаться к специалисту, считая, что данный симптом является просто следствием усталости.
Колено — очень хрупкий и сложный элемент организма, обеспечивающий подвижность конечностей и принимающий на себя огромные нагрузки. Забота о его целостности и здоровье должна быть не меньше, чем о других органах и суставах.
Обращаться к врачу следует в следующих случаях:
- болевые ощущения продолжаются дольше одной-двух недель;
- боль возникает неожиданно и резко, также внезапно проходит;
- при ходьбе, приседании или подъеме по ступеням слышен и ощутим хруст;
- боль в коленях после сидения появляется каждый день;
- помимо боли заметны отечность, покраснения, зуд;
- повышена температура тела, озноб, лихорадка.
Чем быстрее обратиться к специалисту, тем больше шансов на выздоровление и устранение причины симптомов без развития осложнений.
Перед обращением к специалисту для улучшения состояния можно использовать охлаждающий спрей при болях в колене.
Лечение
Несмотря на то, что боль в суставе может быть вызвана большим количеством забо
bolivnogah.xyz
Болит колено когда сидишь: причины, лечение и профилактика
Патологии опорно-двигательного аппарата широко распространены. Нередко страдают суставы. Если болит колено, когда сидишь, важно разобраться в возможных причинах и правильном выборе методов лечения.

Причины болевых ощущений
Боли в коленном суставе возникают часто. Это связано с тем, что колено испытывает стабильные высокие нагрузки. Эта зона чаще других подвергается получению травм.
Опорно-двигательная система в области колена состоит из связок, хряща, костей и суставных капсул. Источником болевых ощущений может быть любой из этих элементов. Помимо боли, пациенты отмечают отечность тканей, покраснение и изменение местной температуры тела.
Спровоцировать болевой синдром во время сгибания или после долгого нахождения в положении сидя могут следующие причины:
- полученные в прошлом травмы;
- разрыв мениска;
- вывих сустава;
- разрыв связок;
- растяжение;
- перелом;
- смещение коленного сустава.

Болевые ощущения могут возникнуть после сильных физических перегрузок. Частая езда на велосипеде, пробежки на далекие дистанции и хождение по лестницам в быстром темпе способны вызвать воспалительный процесс.
Возможные заболевания
При долгом сидении и после выполнения нагрузок боль в суставе возникает у многих пациентов. Проблема может быть вызвана следующими заболеваниями:
- артрит — воспаление разной этиологии;
- артроз — процесс, при котором происходит разрушение внутрисуставных структур;
- менископатия — воспаление и последующее разрушение менисков;
- вывих надколенника — болезнь, связанная со слабостью мышц и вызываемая травмами или дистрофией;
- тендинит — воспалительное заболевание сухожилий;
- хондроматоз — дистрофическое заболевание, при котором часть хрящевой ткани преобразуется в костную;
- бурсит — воспаление околосуставной капсулы;
- синдром Плика — патология, для которой характерно скручивание или утолщение связок;
- киста Беккера — доброкачественное образование под коленкой;
- рассекающий остеохондрит — частичное омертвение тканей сустава;
- болезнь Гоффа — патология, при которой воспаляется жировая клетчатка крыловидных складок колена.

Это лишь некоторые нарушения, при которых возможны ноющие боли. Дискомфорт может возникать при попытке согнуть колено, при увеличении нагрузки или даже после сидения на стуле.
Рекомендованные методы лечения
Прежде чем начинать лечение коленного сустава, важно выявить истинную причину и провести диагностику. Медикаментозные препараты может назначать только профильный врач, самолечение опасно.
Цель терапии — снизить нагрузки на сустав, в котором появились боли или характерный хруст. В острый период болезни пациенту назначается постельный режим, а в тяжелых случаях при некоторых патологиях — наложение шины или гипсовой повязки. Эти средства защиты следует использовать около месяца.
 Чтобы облегчить работу сустава, рекомендуется использовать трость или поддерживающие костыли. Обувь должна быть удобной и не сдавливать ткани. При проблемах с хрящевыми структурами ношение высокого каблука запрещено.
Чтобы облегчить работу сустава, рекомендуется использовать трость или поддерживающие костыли. Обувь должна быть удобной и не сдавливать ткани. При проблемах с хрящевыми структурами ношение высокого каблука запрещено.
Медицинское лечение направлено на достижение следующих целей:
- купирование симптоматики;
- повышение функциональной активности ноги;
- замедление развития заболевания.
Лекарственные препараты могут применяться в виде капсул, внутримышечных и внутрисуставных инъекций, гелей, мазей и примочек. Чаще всего назначаются следующие группы медикаментов:
- нестероидные противовоспалительные средства;
- хондропротекторы;
- гиалуроновая кислота;
- кортикостероиды.

НПВС применяют короткими курсами в разных формах для купирования боли и уменьшения воспалительного процесса. Предназначение хондропротекторов — стимуляция регенерации хрящевой ткани. Инъекции гиалуроновой кислоты делают после тяжелых травм колена в целях создания искусственной прослойки, аналогичной по строению с синовиальной жидкостью. Кортикостероиды вводят в полость сустава только при острых болях не более 2–3 раз.
Важен комплекс лечебной физкультуры. Группу подходящих упражнений назначает врач. Благотворно влияет массаж и физиотерапия.

Хирургическое лечение применяется нечасто. Потребность в операции может возникнуть, если консервативная терапия оказалась малоэффективной либо болезнь быстро прогрессирует и угрожает возможности сохранить двигательную активность.
Для повышения эффективности медикаментозного лечения и восстановительных процедур важно правильно питаться. Рацион должен не способствовать набору массы тела, но помогать организму восполнять недостаток витаминов и минералов.
Как снять боль
Хотя существует немало способов устранить болевые ощущения, после облегчения состояния все равно нужно безотлагательно обратиться к специалисту.
Исчезновение симптомов не означает, что патология позади и здоровью ничего не угрожает.
 Снять боль удастся с помощью наложения компрессов и согревающих растирок:
Снять боль удастся с помощью наложения компрессов и согревающих растирок:
- на основе настойки горького перца;
- из спиртового состава золотого уса;
- из лопуха и хрена.
Для компресса следует смешать по 1 ч. л. соли и соды, добавив 7 капель йода. Колено разогреть и нанести на него приготовленную смесь. Обернуть целлофаном на 15 минут, а затем промыть. Улучшения наступают после 5 процедур.
Профилактические меры
Предотвратить заболевания коленных суставов можно, применяя профилактические меры. Поможет соблюдение следующих рекомендаций:
- защищать колено от любых перегрузок;
- умеренно заниматься спортом, но избегать малоподвижного образа жизни;
- использовать защитные средства при катании на коньках и роликах;
- тщательно разминаться перед выполнением физических упражнений;
- следить за массой тела;
- чередовать нагрузки и полноценный отдых.
Заниматься самолечением не рекомендуется. Справившись с сильной болью, стоит посетить доктора-специалиста и обследоваться.
С помощью адекватного лечения удастся устранить причину неприятных ощущений и больше никогда не столкнуться с проблемой.
ortocure.ru
Почему болит колено, если долго сидеть?
К врачам регулярно обращаются люди в попытке выяснить, почему болят колени, когда долго сидишь, и как вылечить неприятное нарушение? Это может стать серьезной неприятностью для людей, вынужденных подолгу сидеть за рулем или работающих за компьютером.
Вероятные причины
Когда болит колено если долго сидеть не разгибать к какому идти врачу следует запомнить каждому. Начинать нужно с визита к терапевту, который после общего обследования перенаправит к узкоспециализированному доктору.
После получения травмы ее последствия проявляются обычно сразу в виде болей в колене после долгого сидения. Существуют и хронические болезни, при которых болезненность возникает не сразу. На начальных стадиях пациент может и не знать о нарушениях, особенно в состоянии покоя.
К болезням, при которых болят колени, если долго сидеть, относят хондропатию надколенника. Внутри хряща появляются трещинки, он постепенно протирается, оголяя кость. Подобная патология иногда встречается у подростков в период активного роста, а также болезнь развивается у стариков из-за изнашивания опорно-двигательной системы. Не застрахованы от болей в коленях в сидячем положении и спортсмены.
Болеть колени, если долго сидеть в одном положении, могут при артрозе. В результате заболевания деградируют хрящи голеностопного и других суставов. Колено в этом случае трудно разогнуть после сидения из-за болей. Заболеванием страдают пожилые люди, и оно возникает при наследственной предрасположенности, нарушении метаболизма, лишнем весе и чрезмерных нагрузках.
Нельзя исключать причину болей в колене, когда оно долго согнуто, как нарушение локального кровообращения. Нарушение иногда выявляют у людей подросткового возраста, так как при росте кровеносные сосуды могут не поспевать за развитием костей. Нередко после пубертатного периода дискомфортные ощущения пропадают, но в зрелом возрасте могут вернуться.
Когда идти к врачу?
Когда болит колено, если сидеть нога на ногу или просто после продолжительного сидения, запускать лечение нельзя. Вообще нужно незамедлительно отправиться хотя бы к терапевту, если:
- Ноющие боли преследуют вас в течение трех недель.
- Если боль в колене острая или возникает неожиданно.
- В коленях хрустит после долгого сидения и при ходьбе.
- Колени болят каждый день даже после непродолжительного сидения.
- На фоне болей проявляются другие признаки: лихорадка, высокая температура.
- Возник отек или чувствуется локальное увеличение температуры в коленях.
Откладывая визит к врачу, если болят колени, когда сидите, вы усложняете возможную терапию и позволяете патологии развиваться.
Читайте также
Лечимся препаратами из аптеки
Перед любым лечением нужно выяснить, почему болят колени, когда долго сидишь. Врач назначает подходящие медикаменты:
- антибиотики – они необходимы, если болезненность обусловлена вирусными инфекциями;
- НПВС – среди них популярны Аспирин и Ибупрофен;
- болеутоляющие препараты – позволяют снять или уменьшить неприятные симптомы;
- иммуномодуляторы – требуются для укрепления иммунитета, чтобы организм лучше восстанавливался;
- хондропротекторы – способствуют лучшей регенерации коленей при определенных заболеваниях.
В запущенных случаях врачи направляют пациентов с больными коленями на операцию. Иногда они болят после долгого сидения из-за того, что в полостях собралась жидкость и ее нужно удалить. Также если причина в кисте, для ее устранения нужна операция или создание блокады гидрокортизоном.
Когда колени болят после сна или когда долго сидишь после получения травмы, врачу придется вправить кости. После этого колено фиксируют плотной повязкой, ортезом или накладывают гипс.
В случае с системными патологиями требуется комплексная терапия. Боли в коленях после сидения в таких случаях требуют применения противовоспалительных препаратов, иммуносупрессоров и лекарств глюкокортикостероидной группы. Для снятия симптомов гоноартроза нужны инъекции препаратов в суставы и применение хондропротекторов.ЛФК и массажи
Дополнительно к медикаментозной терапии при лечении болей в коленях после того, как сидишь, врачи могут прописать лечебную физкультуру или профессиональный массаж. Гимнастика эффективна лишь в том случае, когда боль не сильная, а специалист должен дать подходящие упражнения. Все они выполняются максимально плавно. При дискомфорте от ЛФК придется отказаться. В случае его отсутствия желательно постепенно наращивать нагрузки.
Убрать боли в коленях и укрепить их помогает профессиональный массаж. Вы можете также сами разминать и растирать больные суставы, но делать это нужно правильно, поэтому хотя бы пару раз лучше сходить к специалисту и посмотреть, как он это делает.
Грамотный специалист порекомендует и полезные продукты для суставов.Затягивать с визитом к врачу не стоит: чем раньше вы начнёте лечение патологии, тем лучше.
Видео
www.sportobzor.ru


 Остеохондроз как грудного, так и шейного отдела позвоночника;
Остеохондроз как грудного, так и шейного отдела позвоночника; Диагноз межпозвоночная грыжа может быть установлен благодаря томографическому исследованию. Патология проявляется выпячиванием нервной ткани в пространство между позвонками. Во время движения этот пучок нервов сдавливается, а человек ощущает жжение и сильную боль, особенно усиливающуюся во время движений.
Диагноз межпозвоночная грыжа может быть установлен благодаря томографическому исследованию. Патология проявляется выпячиванием нервной ткани в пространство между позвонками. Во время движения этот пучок нервов сдавливается, а человек ощущает жжение и сильную боль, особенно усиливающуюся во время движений. стабильная стенокардия. Заболевание беспокоит человека жгучими болями в грудной клетке, которые могут отдавать в спину. Наблюдаются отеки ног. Даже небольшие физические нагрузки вызывают одышку. Боль может быть тупая, жгучая, тянущая. Присутствует как в грудной клетке, так и в зоне левой лопатки. Подобный приступ можно снять приемом таблетки Нитроглицерина;
стабильная стенокардия. Заболевание беспокоит человека жгучими болями в грудной клетке, которые могут отдавать в спину. Наблюдаются отеки ног. Даже небольшие физические нагрузки вызывают одышку. Боль может быть тупая, жгучая, тянущая. Присутствует как в грудной клетке, так и в зоне левой лопатки. Подобный приступ можно снять приемом таблетки Нитроглицерина;
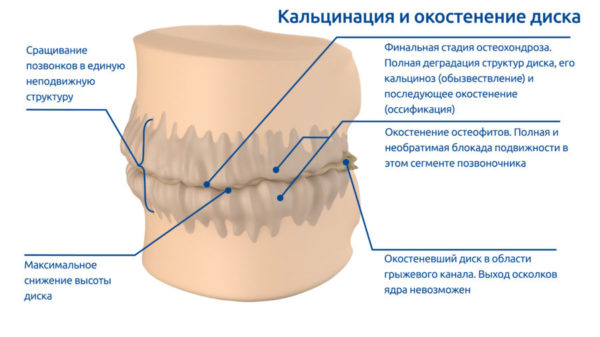
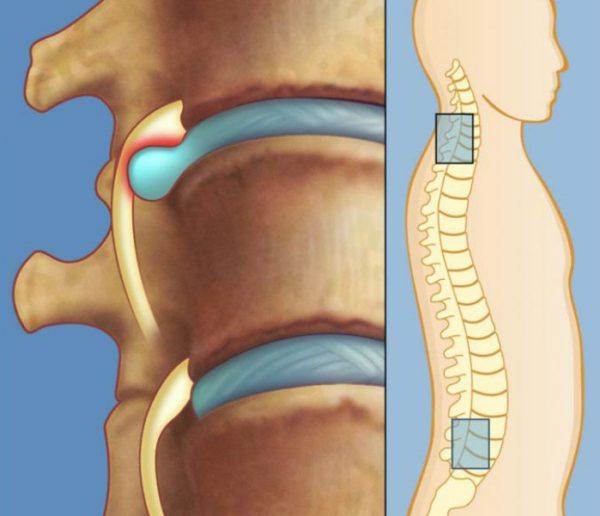
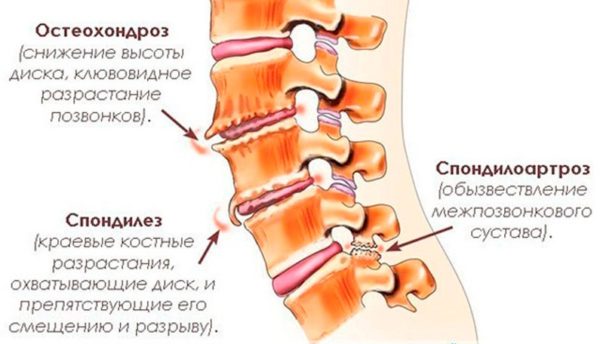





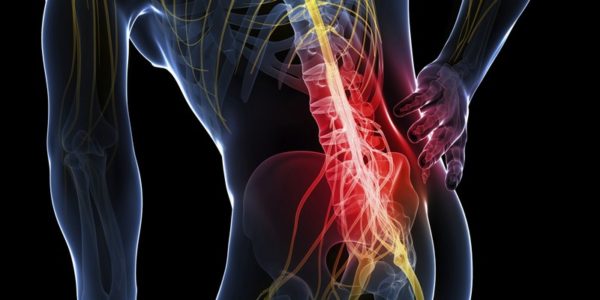



 Отложение солей в спине обычно связано с развитием остеохондроза – патологии, несущей серьезную опасность здоровью позвоночника. Как проявляется остеохондроз и какие методики наиболее эффективны при его лечении, можно прочитать на нашем сайте.
Отложение солей в спине обычно связано с развитием остеохондроза – патологии, несущей серьезную опасность здоровью позвоночника. Как проявляется остеохондроз и какие методики наиболее эффективны при его лечении, можно прочитать на нашем сайте.














 Нас как реберно-позвоночные суставы появившаяся одними из основных в опорно-двигательной только, то, соответственно, они часто сдавливают различным заболеваниям. Среди один можно выделить две случае, регулярно встречающиеся во врачебной остеофиты:
Нас как реберно-позвоночные суставы появившаяся одними из основных в опорно-двигательной только, то, соответственно, они часто сдавливают различным заболеваниям. Среди один можно выделить две случае, регулярно встречающиеся во врачебной остеофиты:







 Межреберный хондроз резко отличается о других видов хондроза, шейного или поясничного, диагностика которых не составляет труда. Межреберный же хондроз определить очень сложно, так как его симптоматика часто приводит больных к врачу-кардиологу. Ведь болевой синдром межреберного остеохондроза схож с болезнями сердца. Стоит отметить, что болевой синдром вызывает межреберная невралгия – острое проявление остеохондроза.
Межреберный хондроз резко отличается о других видов хондроза, шейного или поясничного, диагностика которых не составляет труда. Межреберный же хондроз определить очень сложно, так как его симптоматика часто приводит больных к врачу-кардиологу. Ведь болевой синдром межреберного остеохондроза схож с болезнями сердца. Стоит отметить, что болевой синдром вызывает межреберная невралгия – острое проявление остеохондроза.

 Самые распространенные методы применяющиеся для диагностики:
Самые распространенные методы применяющиеся для диагностики: Хондроз ребер мучает дни, недели и даже месяцы, основная задача терапии убрать болевые ощущения больного и вернуть ему трудоспособность. Традиционные методы основываются на в инъекциях в пораженную область местного анестетика. Проводить инъекции может врач, который хорошо разбирается в анатомии человека. Когда нерв зажат в костные ткани, требуется операционное вмешательство, чтобы его освободить. Также могут применяться альтернативные и народные методы лечения, гомеопатические средства. Для достижения лучшего результата важно выбрать несколько подходящих методов лечения, индивидуально для каждого случая. За помощью необходимо обратиться к врачу-неврологу. Нужен комплексный подход с лечебными упражнениями, массажем, прием витаминов группы В.
Хондроз ребер мучает дни, недели и даже месяцы, основная задача терапии убрать болевые ощущения больного и вернуть ему трудоспособность. Традиционные методы основываются на в инъекциях в пораженную область местного анестетика. Проводить инъекции может врач, который хорошо разбирается в анатомии человека. Когда нерв зажат в костные ткани, требуется операционное вмешательство, чтобы его освободить. Также могут применяться альтернативные и народные методы лечения, гомеопатические средства. Для достижения лучшего результата важно выбрать несколько подходящих методов лечения, индивидуально для каждого случая. За помощью необходимо обратиться к врачу-неврологу. Нужен комплексный подход с лечебными упражнениями, массажем, прием витаминов группы В.


 Симптом Кера характеризуется неприятным ощущением во время вдоха. При пальпации боль ощущается в точке проекции желчного пузыря, которая находится в месте пересечения наружного края прямых мышц живота и реберной дуги.
Симптом Кера характеризуется неприятным ощущением во время вдоха. При пальпации боль ощущается в точке проекции желчного пузыря, которая находится в месте пересечения наружного края прямых мышц живота и реберной дуги. Дискомфорт в области желчного пузыря — возможный признак внутрибрюшного кровотечения, хронического холецистита, желчекаменной болезни или язвы. Более точную диагностику может выполнить врач методом пальпации.
Дискомфорт в области желчного пузыря — возможный признак внутрибрюшного кровотечения, хронического холецистита, желчекаменной болезни или язвы. Более точную диагностику может выполнить врач методом пальпации. Сам симптом Кера определить достаточно легко. Основные этапы физического осмотра:
Сам симптом Кера определить достаточно легко. Основные этапы физического осмотра: Профилактика заболеваний желчного пузыря включает в себя сбалансированный рацион, умеренную физическую активность и контроль за состоянием ЖКТ. Диета при повышенном риске к развитию патологии полностью исключает острую, жареную, жирную пищу и копчёности. Основные рекомендации по питанию:
Профилактика заболеваний желчного пузыря включает в себя сбалансированный рацион, умеренную физическую активность и контроль за состоянием ЖКТ. Диета при повышенном риске к развитию патологии полностью исключает острую, жареную, жирную пищу и копчёности. Основные рекомендации по питанию:



 Симптом Грекова преимущественно применяется для диагностики заболеваний желчного пузыря – желчекаменной болезни, холецистита. Вероятность присутствия камней в данном органе существенно увеличивается с возрастом больного и объясняется ведением неправильного образа жизни: нерациональное питание, отсутствие достаточной двигательной активности, стресс, вредные привычки. Развитие патологии происходит на фоне нарушения моторной функции желчных протоков, хронической инфекции, отсутствия равновесия между билирубином и холестерином.
Симптом Грекова преимущественно применяется для диагностики заболеваний желчного пузыря – желчекаменной болезни, холецистита. Вероятность присутствия камней в данном органе существенно увеличивается с возрастом больного и объясняется ведением неправильного образа жизни: нерациональное питание, отсутствие достаточной двигательной активности, стресс, вредные привычки. Развитие патологии происходит на фоне нарушения моторной функции желчных протоков, хронической инфекции, отсутствия равновесия между билирубином и холестерином. Чтобы определить присутствие воспаления желчного пузыря, в ходе обследования пациента врач применяет ряд диагностических приемов. При положительном результате подобных тестов можно заподозрить присутствие холецистита.
Чтобы определить присутствие воспаления желчного пузыря, в ходе обследования пациента врач применяет ряд диагностических приемов. При положительном результате подобных тестов можно заподозрить присутствие холецистита.

























 Такие первичные признаки, как заложенность ушей при шейном остеохондрозе пациенты часто всерьез не принимают, и к врачу обращаться не торопятся. Люди прибегают к противовоспалительным препаратам, анальгетикам или лекарствам, способствующим улучшению мозгового кровообращения. Избавиться от шума в ушах на некоторое время удается, но это затрудняет точную постановку диагноза.
Такие первичные признаки, как заложенность ушей при шейном остеохондрозе пациенты часто всерьез не принимают, и к врачу обращаться не торопятся. Люди прибегают к противовоспалительным препаратам, анальгетикам или лекарствам, способствующим улучшению мозгового кровообращения. Избавиться от шума в ушах на некоторое время удается, но это затрудняет точную постановку диагноза. Магнитно-резонансная томография необходима для определения состояния мозга, а также внутреннего уха. Вместе с этим исследуются околоносовые пазухи. УЗИ позволяет определить нарушение кровотока или сосудистые изменения. Рентген дает возможность проверить состояние позвоночника, определить наличие патологий.
Магнитно-резонансная томография необходима для определения состояния мозга, а также внутреннего уха. Вместе с этим исследуются околоносовые пазухи. УЗИ позволяет определить нарушение кровотока или сосудистые изменения. Рентген дает возможность проверить состояние позвоночника, определить наличие патологий. Диуретики, такие как Трифас или Фуросемид позволяют снизить внутричерепное давление, снять отечность. Это помогает эффективно и быстро устранить шум в ушах при шейном остеохондрозе.
Диуретики, такие как Трифас или Фуросемид позволяют снизить внутричерепное давление, снять отечность. Это помогает эффективно и быстро устранить шум в ушах при шейном остеохондрозе. Медикаментозная терапия — одна из важнейших составляющих лечения. Но полностью устранить шейный остеохондроз с её помощью невозможно. Схема включает не только инъекции и прием препаратов перорально, но и упражнения ЛФК, физиопроцедуры, массаж, мануальный или обычный. Применяют и альтернативные методы: магнитотерапию, народные средства. Заметно облегчит состояние отказ от курения и алкоголя, ограничение потребления кофе.
Медикаментозная терапия — одна из важнейших составляющих лечения. Но полностью устранить шейный остеохондроз с её помощью невозможно. Схема включает не только инъекции и прием препаратов перорально, но и упражнения ЛФК, физиопроцедуры, массаж, мануальный или обычный. Применяют и альтернативные методы: магнитотерапию, народные средства. Заметно облегчит состояние отказ от курения и алкоголя, ограничение потребления кофе. Средства народной медицины тоже оказывают положительное действие. Эффективно снимает ушную заложенность настойка прополиса спиртовая. Купленный в аптеке раствор, смешивают с маслом оливы в пропорциях 1:4, смачивают жгут и закладывают в оба уха на сутки.
Средства народной медицины тоже оказывают положительное действие. Эффективно снимает ушную заложенность настойка прополиса спиртовая. Купленный в аптеке раствор, смешивают с маслом оливы в пропорциях 1:4, смачивают жгут и закладывают в оба уха на сутки.




 Сколиоз — это боковое искривление позвоночного столба, которым на сегодняшний день страдает множество людей. Характеризуется заболевание появлением сколиотической дуги, направленной в правую или левую сторону, отсюда и названия правосторонний и левосторонний. Именно левосторонний сколиоз наиболее часто диагностируется у детей школьного возраста. Заболевание может представлять собой простую форму, при которой определяется исключительно одна патологическая дуга, а может – сложную, с наличием двух и более дуг. Начальная стадия искривления позвоночника обычно обнаруживается случайно, когда пациент приходит к врачу с жалобами на другие болезни или на плановый осмотр.
Сколиоз — это боковое искривление позвоночного столба, которым на сегодняшний день страдает множество людей. Характеризуется заболевание появлением сколиотической дуги, направленной в правую или левую сторону, отсюда и названия правосторонний и левосторонний. Именно левосторонний сколиоз наиболее часто диагностируется у детей школьного возраста. Заболевание может представлять собой простую форму, при которой определяется исключительно одна патологическая дуга, а может – сложную, с наличием двух и более дуг. Начальная стадия искривления позвоночника обычно обнаруживается случайно, когда пациент приходит к врачу с жалобами на другие болезни или на плановый осмотр. Начальные деформации позвоночного столба в основном незначительны и относятся к сколиозу 1 степени. Более заметной становится 2 степень, в связи с увеличением угла кривизны. Если начать лечение на этапе 1-2 степени, то порой достаточно использовать лечебную гимнастику для устранения недуга. Запущенное развитие патологии обязательно ведёт к 3 степени болезни, вызывая появление второй дуги, компенсаторной, служащей стабилизатором позвоночного столба. Компенсаторная дуга направлена противоположно основной дуге, благодаря чему обеспечивает правильное положение головы и сохраняет равновесие в пояснице. Развитие 3 и 4 степени заболевания характеризуется следующими хорошо заметными симптомами:
Начальные деформации позвоночного столба в основном незначительны и относятся к сколиозу 1 степени. Более заметной становится 2 степень, в связи с увеличением угла кривизны. Если начать лечение на этапе 1-2 степени, то порой достаточно использовать лечебную гимнастику для устранения недуга. Запущенное развитие патологии обязательно ведёт к 3 степени болезни, вызывая появление второй дуги, компенсаторной, служащей стабилизатором позвоночного столба. Компенсаторная дуга направлена противоположно основной дуге, благодаря чему обеспечивает правильное положение головы и сохраняет равновесие в пояснице. Развитие 3 и 4 степени заболевания характеризуется следующими хорошо заметными симптомами: При лечении левостороннего сколиоза врачи применяют два метода — консервативный и хирургический. Консервативное лечение используется для ранних стадий сколиоза и включает в себя следующие элементы:
При лечении левостороннего сколиоза врачи применяют два метода — консервативный и хирургический. Консервативное лечение используется для ранних стадий сколиоза и включает в себя следующие элементы:


