После ушиба шишка на ноге не проходит: Что делать, если шишка на ноге после удара не проходит
что делать и как лечить
Никто не застрахован от ушибов ног. Даже незначительный удар способен позднее вызвать осложнение. В народе уплотнение называется шишка. Возникает из-за скопления крови в воспалённом месте. Это не страшно, если вовремя начать лечение.
Ушиб ноги
Степени тяжести
В зависимости от рода травмы известно 3 степени тяжести ушиба:
- нога после ушиба не утратила основной функции, но осталась гематома, цвет ненасыщенный, боль не ощущается;
- нога двигается плохо, чувствуется боль, заметна припухлость. Поможет эластичная повязка и срочное обращение в медучреждение;
- на третьей стадии болезни видна большая припухлая гематома, даже малейшее прикосновение вызывает резкую боль. Требуется срочная помощь медиков.
Когда начинать беспокоиться
После травмы положено тщательно осмотреть место ушиба, беспокоиться пора, если:
- ушиб сильно покраснел, спустя время становится фиолетовым;
- после травмы поднялась температура, уплотнение горячее;
- шишка болит при прикосновении;
- беспокойство вызывает онемение места удара, потеря чувствительности.
При появлении признаков потребуется помощь врачей. Шишка долго не проходит – явление свидетельствует, что в организме появилась инфекция, промедление неуместно. Последствия бывают плачевными, доходит до гангрены и ампутации.
Опасным становится решение самостоятельно вскрывать уплотнение. В большинстве случаев люди заносят инфекцию, происходит заражение. Вскоре появляется гной, болезнетворные бактерии быстро распространяются по организму и заражают тело, резко повышается температура, человек чувствует недомогание и слабость.
Шишка от ушиба
Чтобы определить, насколько опасна шишка, образовавшаяся после ушиба, нужен осмотр специалиста. Только он скажет, какая степень гематомы, назначит правильное лечение.
Иногда уплотнение на голени, колене получается убрать исключительно с помощью операции. Процедура несложная, при назначении отказываться не стоит. Если травма не запущенная, вначале возможно отделаться простыми методами лечения и народными способами.
Оказание первой помощи при появлении шишки на месте ушиба
Если после удара ногой место ушиба становится немедленно заметным, гематома увеличивается в размере, во время касания становится как желе в первые дни, требуется приступать к лечению.
Уже на третий день человек с травмой способен страдать от высокой температуры. Дальше шишка продолжает болеть, увеличивается, без помощи профессионала справиться трудно. Если ждать и бездействовать, поражаются соседние ткани.
Что предпринять при появлении шишки:
- Хорошо снимает боль холодная примочка на месте ушиба. Возможно взять лед из морозилки, полотенце, смоченное холодной водой.
- Травмированной ноге нужен покой, лучше положить на небольшую возвышенность.
- Место ушиба потребуется забинтовать.
- Через час на уплотнение снова кладут смоченную холодной водой примочку и перебинтовывают.
Холодная примочка к ноге
Способы лечения ушибов ноги
Если уплотнение небольшое, постепенно оно пройдёт. Достаточным считается в первый день после травмы каждые час-два прикладывать холод на место ушиба. Чтобы небольшое уплотнение рассасывалось быстрее, нужно назавтра после травмы смазать поражённую ногу гепариновым гелем.
Уплотнение возникает из-за застывания крови, последующим этапом лечения дома станет прогревание. Поможет тёплая грелка или примочки на основе спирта. Потребуется спирт или водку развести с водой пополам и приложить ткань, смоченную в растворе, к пораженному месту. Потом место ушиба обматывают полиэтиленом, сверху кладут тёплый шерстяной платок. Процедуру повторяют дважды ежедневно в течение трёх дней, держат на месте ушиба полчаса. Помогает согревание больного места вареным яйцом или мешочком с тёплой солью.
Действенным методом лечения считается массаж и физиопроцедуры. Назначает врач. Делают электрофорез с использованием йодистого калия. Доктор назначит специальные мази.
Если на ноге образовалась шишка, разрешается смазать поражение бодягой. Средство найдётся в аптеке. Смазывать ногу трижды в день. После травмы периодически стоит делать сеточку из йода.
Если подобное лечение не выдаёт результата, уплотнение становится больше, шишка болит, самостоятельно справиться невозможно, нужна консультация узко-квалифицированного врача, возможно, хирургическое вмешательство. Гематому придётся вскрывать.
Обращение к хирургу
Народные методы избавления от шишки на ноге
В народе сохранилось немало способов избавления от шишек на ногах после ушиба:
- соединить половину чайной ложки соли и полстакана уксуса, в смеси смачивают ткань и прикладывают к ушибу на 30 мин;
- помогает при травме на ноге глина, эффективна голубая, подойдет простая, её греют и вымачивают в воде, намазывают на марлю – целебный раствор готов;
- шишка не будет болеть, если на больное место нанести мазь из полыни, меда и касторового масла, смыть потребуется через 15 мин, процедуру повторяют дважды в день;
- убирает уплотнение сок лука, смывать требуется через два часа, наносить дважды в день;
- при небольшой гематоме помогают прикладывания капустного листа: выполняется ряд разрезов для выхода сока, лист держат час, процедуру повторяют 3-4 раза в день;
- в начале болезни помогают примочки из багульника или отвара дубовой коры;
- поможет при шишке на ноге творог;
- картофельный крахмал разводят водой, добиваясь густоты смеси, мажут уплотнение и накладывают повязку. Менять требуется дважды в сутки.
Уменьшить боль, убрать образовавшуюся шишку поможет примочка из целебных трав. Результативен тысячелистник, но лучше брать сбор разных трав. Ложки хватит для стакана кипятка. Настой готов через 30 мин. Дождаться, пока остынет, смочить в отваре марлю и прикладывать к опухоли. Улучшая действие, бинт или марлю с отваром кладут ненадолго в холодильник, потом на травмированную ногу. Если отвар из трав делать нет возможности, подойдут холодные примочки из чая.
Случается, травмы происходят во время отдыха на природе, где бинт не найти. На помощь придет подорожник. Лучше взять большой лист, сделать несколько насечек, потом просто приложить к месту удара. Уже через пару часов заметно, что отёк слегка прошёл. Лучше взять несколько листов, заменяя через 15 мин новыми.
Если удар пришелся на сустав, место опухоли слегка массируют с использованием пихтового масла. Заменить сможет герань или лимон. Если шишка затвердела, холодные компрессы заменяют тёплыми.
Что делать, если обнаружено уплотнение после ушиба голени
Если человек получает травму и поражается голень, первым делом требуется осмотреть участок. При разрыве мелких сосудов немедленно становится видимой гематома. Сильное повреждение на ноге образует припухлость. Если боль не утихает в течение 30 мин, остаётся возможность перелома. Сильный ушиб голени вызывает нестерпимую боль, порой до потери сознания. Как при травме на колене, после удара голени нога способна частично перестать двигаться.
Точно определяя характер повреждения, идеальным будет вариант оправки больного в медучреждение. Либо помогут подручные средства.
Травмированный оставляется в полном покое, на голени накладывается холодный предмет. Летом вполне подойдет минеральная вода из морозильной камеры.
Холодный предмет приводит к спазму сосудов, внутреннее кровотечение останавливается, боль уменьшается. Если травма с царапинами и ссадинами, показано обработать их спиртом или перекисью водорода.
Голень нужно приподнять, снижая приток крови. Нельзя парить ногу, шишка станет больше, начав болеть.
Греть больное место допустимо, используя тёплую, не слишком горячую воду. От шишки на голени избавляются порой при помощи специальных массажей.
Опасным считается, если после травмы голени диагностируют периостит. Боль становится пульсирующей, возникает воспаление, температура повышается.
Как избавиться от шишки в области колена
Если после удара на колене образовалась шишка, чаще внизу колена, требуется, не медля, приступать к лечению, способен повредиться весь коленный сустав. Возможны серьезные повреждения: травмы мягких тканей, возникает спазм мышц, разрыв связок или повреждаются хрящи.
Двигаться при разрушении больному человеку просто опасно, иначе нарушается целостность конечности. Лечение проводит врач. Малейшая ошибка позже приводит к артриту или деформирующему артрозу, необратимым разрушениям колена. Легкомысленными оставаться не стоит, советуем без промедления вызывать неотложную помощь.
👆 Как лечить шишки на ногах после ушиба, препараты и методы лечения гематомы на ноге
Каждый из нас хотя бы раз ударялся ногой о косяк двери или другой твердый предмет. Не самое приятно чувство, не так ли? Но хуже всего то, что после удара на ноге может образоваться шишка. Появляется она из-за того, что на месте удара скапливается кровь, так как кровеносные сосуды повреждаются, и кровь вытекает, раздвигая ткань и образуя полость. Однако гематома (шишка) на ноге после удара быстро проходит, если правильно лечить. Сегодня мы расскажем вам о самых эффективных методах лечения шишка на ноге после ушиба.
Как понять, что у вас образуется гематома на ноге, и вам необходимо лечение? Во-первых, шишка будет небольшая благодаря анатомическому строению нижних конечностей. Во-вторых, она образуется моментально, увеличиваясь в размерах очень быстро. В-третьих, в первые дни вы сможете безболезненно притрагиваться к шишке. В-четвертых, при касании гематома будет колебаться как желе. Также у пострадавшего может подняться температура через 2-3 дня после удара. Если же шишка очень болит и сильно увеличилась в размерах, то домашнее лечение вам не поможет, необходимо обратиться к хирургу. В противном случае соседние ткани могут быть также поражены.
Первая помощь при появлении шишки на ноге:
- Сделайте холодную примочку, чтобы снять боль и остановить кровотечение. Для этого можно использовать мешочек со льдом, мокрое холодное полотенце или любой холодный предмет, например, мясо из морозилки. Чтобы избежать переохлаждения, делайте перерыв;
- Ногу лучше всего поднять, положить на небольшую возвышенность. Постарайтесь не двигайте ей около часа, чтобы обеспечить спокойствие;
- Забинтуйте место повреждения;
- Через несколько часов снова сделайте холодную примочку и забинтуйте ногу.
Методы лечения гематомы на ноге.
Шишка небольших размеров проходит самостоятельно. Но чтобы избежать осложнений, мы рекомендуем вам провести самостоятельное лечение. Самый эффективный и оперативный способ лечения шишки на ноге – в первый день прикладывать к пораженному месту лед. Второй этап лечения, чтобы процесс заживления и рассасывания гематомы на ноге ускорился, на следующий день после ушиба смажьте место повреждения гепариновым гелем. Такое же лечение практикуется в случае образования гематомы на лице.
Следующий этап лечения шишки на ноге после ушиба – активизация кровообращения и рассасывание застывшей крови. Для этого необходимо греть шишку. Для этого накладывайте горячую грелку или другие теплые примочки. Например, делайте согревающий спиртовой компресс. Для этого смочите марлю водкой или спиртом, разведенным пополам с водой, приложите марлю к шишке, заверните полиэтиленом и обмотайте теплым платком. Повторяйте 2-3 раза в день по 20-30 минут в течение 2-3 дней до полного заживления гематомы.
Для лечения шишек на ноге после ударов рекомендуются и физиотерапевтические процедуры и массаж. Это необходимо для того, чтобы убрать отек и покраснение. Для этого необходимо обратиться к хирургу для назначения соответствующего лечения.
Читайте также
Если вы замечаете, что гематома на ноге не проходит, а только увеличивается в размерах и болит, то вам необходимо хирургическое вмешательство. Обратитесь к врачу для профилактики нагноения и заражения соседних тканей. Возможно, потребуется вскрытие гематомы.
Препараты для лечения шишки на ноге.
Если вы хотите, чтобы гематома на ноге после удара прошла как можно скорее, то мы рекомендуем вам использовать специальные препараты и мази. Сразу после ушиба можно использовать бадягу. Это эффективное средство, которое продается в любой аптеке в виде крема или порошка. Столовую ложку порошка разведите водой до густой консистенции. Применяйте ее согласно инструкции 2-3 раза в день. Также можно делать подобные компрессы из мумие, полыни или листьев подорожника.
- Для укрепления сосудов и растворения скопившейся крови используйте гель Троксевазин;
- Бен-гейн и Дип Релиф – препараты, в состав которых входит ментол. Поэтому их рекомендуется применять для охлаждения гематомы на ноге;
- Для быстрого рассасывания подойдут препараты с содержанием экстракте пиявок – Гирудалгон, Синяк-off или гепариновая мазь;
- В качестве согревающих мазей используйте Никофлекс или Финалгон. Но помните, что использовать их можно только через 3 дня после ушиба.
Народные средства для лечения гематом на ноге.
Чтобы избавиться от шишки на ноге после удара, на протяжении уже многих лет используют народные средства. Они уже много раз доказывали свою эффективность.
- Приготовьте смесь соли и уксуса. Для этого возьмите половину чайной ложки соли и растворите ее в ½ стакане уксуса. Смочите марлю в этом растворе и приложите к гематоме на ноге на 30 минут. Повторяйте эту процедуру 2-3 раза в день в течение 2 дней;
- Глина также является хорошим народным средством для лечения шишки на ноге. Возьмите любую глину (подойдет как натуральная глина, так и купленная в аптеке). Немного подогрейте глину вымачиванием в теплой воде, заверните ее в марлю или хлопчатобумажную ткань и приложите к месту повреждения. Повторяйте такой компресс от 3 до 5 раз в день;
- Мед и полынь отлично снимают боль. Сделайте мазь из равных частей меда, полыни и касторового масла. Прикладывайте к шишке 2 раза в день по 10-15 минут до нормализации состояния;
- Простой лук мелко нарежьте, отожмите из него сок. Получившуюся массу нанесите на гематому, а сверху наложите повязку. Через 1-2 часа уберите и помойте ногу теплой водой. Повторяйте 2-3 раза в день в течение 2 дней;
- Добавьте в картофельный крахмал воды. Разведите его до густой консистенции и нанесите на место повреждения, сверху наложите повязку. Меняйте ее два раза в сутки. Через 1-2 дня вы заметите, что гематома становится меньше.
Видео
Шишка после ушиба – первая помощь, методы лечения
Часто после ушиба на поврежденной области остается небольшая шишка. Основной причиной этого проявления является не вылеченная гематома. Образовавшаяся в результате удара гематома при надлежащем лечении проходит за 5-7 дней. Если шишка образуется, нельзя самостоятельно ее вскрывать – так можно занести инфекцию. Необходимо обратиться к врачу, который назначит лечение.
При получении ушиба прикладывают холодные компрессы, чтобы не допустить образования отечности. Показан покой с размещением конечности на возвышении. Поможет гематоме рассосаться йодная сетка. Для устранения шишки врач может назначить компресс с мазью Вишневского, ношение фиксирующей повязки. Если боль слишком сильная, прописывают противовоспалительные лекарства. Можно использовать рецепты народной медицины (мази, настойки, глину). Может потребоваться оперативное вмешательство.
Общая информация
Шишка после ушиба образуется при травмах разной степени тяжести. Например, случается удар, после которого конечность не теряет подвижность, продолжая функционировать. При этом образуется небольшая гематома, способная пройти в пределах недели при должном внимании. Более сложным считается ушиб, когда имеются болевые симптомы, а конечность теряет подвижность, хотя и функционирует в некоторой степени. Гематома при этом большая. В таком случае нужно обязательно:
- сходить к доктору,
- лечиться,
- обеспечить ноге покой.
При третьей степени травмы наблюдаются такие симптомы:
- боли сильны даже при небольших прикосновениях,
- гематома велика,
- специалист, прощупывая, может заметить уплотнение.
Любопытно, что после удара шишка на месте ушиба на ноге не всегда образуется сразу, иногда ей требуется некоторое время. При этом предпосылки для ее появления можно определить заранее. Лучше, чтобы ушибленное место осмотрел специалист. Из предпосылок можно отметить:
- изменение тональности гематомы в сторону не осветления, а насыщения, вплоть до фиолетового окраса,
- рост температуры в целом, а в травмированной области – особенно,
- боли в месте уплотнения, когда его касаются,
- иногда онемение ушибленной области, вплоть до полной потери чувствительности.
Признаки сигнализируют о необходимости визита к врачу. Промедления чреваты тяжелыми осложнениями, вплоть до гангрены и ампутации.
Иногда шишка, возникшая от синяка на ноге, вскрывается пострадавшими самостоятельно. Таким образом можно занести инфекцию и получить заражение. Бактерии с кровяным потоком разойдутся по организму буквально за часы. Появляется вялость, недомогание. Инфекция вызывает на месте бывшей шишки гной.
Как видим, всякое самолечение на дому в таких ситуациях строго противопоказано. Справиться поможет лишь профессиональный врач, назначив корректное лечение медикаментами. Иногда доктора вынуждены прибегать и к оперативному вмешательству. Особенно внимательно следует относиться к голеням, областям на или под коленом, так как рядом находятся лимфоузлы. Если в них из травмированной области попадут бактерии, последствия могут быть очень серьезными. Операция не сложная и не угрожает жизни.
Оказание первой помощи
Серьезная шишка на ноге, полученная после ушиба, требует обращения к специалисту. Однако первую помощь можно оказать и раньше. Начинать лечение шишки следует с прикладывания к травмированному месту холодного предмета. Достаточно смочить тряпку или полотенце в ледяной воде или завернуть в нее лед.
Чтобы не усугублять травму и не вызывать дополнительную боль, пострадавшей конечности нужно обеспечить покой. Оказание первой помощи при появлении ушиба подразумевает также бережное размещение ноги на возвышении. Если после ушиба на ноге осталось уплотнение, а пятно – красное, наверняка скоро появится шишка. После ушиба ноги уплотнение может быть серьезным, а боль – сильной. Травму в таком случае нужно показать врачу.
Методы лечения
Если уплотнение после ушиба невелико, можно обойтись самостоятельным лечением в домашних условиях. Главное – заниматься им достаточно серьезно, на регулярной основе. Есть ряд процедур, доступных рядовым гражданам. При этом посоветоваться со специалистом никогда не мешает.
В первую очередь, на место уплотнения мягких тканей от ушиба нужно наложить повязку для фиксации:
- лонгету из гипса,
- ортез,
- эластичный бинт.
Для снятия отечности тканей ногу укладывают в возвышенном положении. Одна из самых популярных методик лечения уплотнения от ушиба мягких тканей – нанесение на ушибленную область йодной сетки. Так гематома рассасывается быстрее. Йод можно заменить компрессами с раствором спирта или мазью Вишневского.
Если болевые ощущения достаточно сильны, применяются нестероидные противовоспалительные препараты.
Наружные:
- Индометациновая,
- Найз гель,
- Диклак.
Таблетки:
- Нимесулид,
- Ибупрофен,
- Анальгин.
Инъекции:
- Мовалис,
- Диклофенак,
- Кеторол.
Если после ушиба на ноге образовалось уплотнение, неплохо помогают и аппликации с Димексидом, разведенном в воде в соотношении 1 к 4. Если лекарство переносится нормально, концентрацию его можно понемногу увеличить до соотношения 1 к 2. Оно отлично борется с болью и воспалением.
Также используются следующие наружные средства:
- Фастум гель,
- Лиотон,
- Гепариновая мазь,
- Троксевазин,
- Быструм гель.
Шишку убирают также при помощи средств физиотерапии:
- ультразвука,
- УФО,
- электрофореза,
- магнитотерапии,
- УВЧ (дозировки – субэритемные).
Народное лечение
Если после сильного ушиба осталось уплотнение, и не проходит боль, необходимо обратиться за помощью к врачу. Народными рецептами можно пользоваться в качестве дополнительной терапии, а не основной методики. Полезно, сделав надрез на листе капусты или подорожника, приложить его к травмированной области. Помогает и голубая глина, содержащая множество минералов. Настойку сирени или бодягу применяют в компрессах. В лечении используются лепешки из меда.
Также отваривают багульник и кору дуба, делая с данными составами эффективные примочки. До сих пор применяется гирудотерапия. Можно также прокалить соль и собрать в тряпичный мешочек или вкрутую сварить яйцо – и лечиться при помощи грелки.
Глины и настойки неплохо рассмотреть подробнее. Они особенно полезны, если после ушиба возникла опухоль, катающаяся шишка. Глину разводят в подогретой воде до консистенции кашицы. Завернув смесь в марлю, ее прикладывают к поврежденной области. Две столовые ложки коры дуба или багульника заливают стаканом кипятка. Два-три часа состав настаивается, а затем процеживается. Как компрессы с глиной, так и примочки с настойкой делают в течение пары недель – два-три раза каждый день.
Операция
После ушиба уплотнение около кости (или в стороне) может стать большим. Если помимо этого появится инфекция и нагноение, их необходимо удалять хирургическим образом. Доктор начнет с прощупывания пострадавшей области. Затем здесь же под местной анестезией стерильным скальпелем сделают надрез.
Гной с кровью изливаются – их удаляют. Полученную таким образом рану промоют трех-процентным раствором перекиси водорода. Вставив дренаж, наложат повязку с антисептиком. Такие перевязки будут делать еще несколько дней, используя средства вроде Хлоргексидина или Диоксидина. Также необходимо будет принимать внутрь дополнительные препараты для лечения:
- останавливающие кровь препараты – Викасол и т.п.,
- обезболивающие средства – Найз, Кеторол, Анальгин,
- антибиотики – Амоксициллин, Сумамед.
Чем лечить твердые шишки после ушиба. Методы лечения шишек на ногах после ушибов
После ушиба образуется синяк, который обычно проходит в течение нескольких дней. Но не у всех пострадавших гематома заживает без осложнений. Многие люди не знают, как поступить, если после синяка осталось уплотнение. Разрыв сосудов приводит к обширному кровоизлиянию.
Степени тяжести уплотнений
- Инфильтрат возникает в течение суток после травмы. Небольшой ушиб не нарушает работу внутренних органов. Болевые ощущения практически отсутствуют. После полученных повреждений у пострадавшего могут образоваться шишки. При прикосновении к больному месту пациент чувствует боль.
- Вторая степень приводит к образованию сильного отека. Пациент жалуется на острую боль. В этом случае необходимо наложить на область ушиба давящую повязку.
- Признаком третьей степени является образование крупной гематомы. У больного резко повышается температура. Травма приводит к потере чувствительности кожных покровов. Больной нуждается в медицинской помощи.
В каких случаях необходимо доставить больного в больницу?
К тревожным симптомам можно отнести следующие признаки:- Обратите внимание на цвет гематомы. При сильном механическом воздействии кожа имеет ярко выраженное покраснение.
- Пациент чувствует резкую боль, которая усиливается при прощупывании травмированной области.
- Происходит повышение температуры. Этот симптом указывает на то, что в организм человека попала инфекция.
- Пациент теряет чувствительность кожи из-за повреждения нервных окончаний.
- Уплотнение на месте синяка не рассасывается даже после продолжительного лечения.
- У некоторых больных уплотнение не проходит больше 6 месяцев.
Важно! Уплотнение нельзя вскрывать самостоятельно. Это может стать причиной заражения вредоносными бактериями. Попавшая в кровь инфекция начинает активно размножаться. Это значительно осложняет процесс лечения.
Хирургические методы лечения
Скопление крови в области ушиба приводит к образованию уплотнений. Поврежденное место воспаляется и у пострадавшего начинается абсцесс. Для избавления крупных гематом врачам приходится прибегать к кардинальному вмешательству. В ходе операции хирург разрезает сформировавшийся абсцесс. Из области раны удаляют сгустки крови и гной. Хирургическое вмешательство считается самым надежным методом устранения шишек. Кстати, нередко .Медикаментозное лечение
Избавиться от уплотнений можно с помощью лекарственных препаратов: Чтобы ускорить процесс рассасывания уплотнений используется Троксевазин. Гель необходимо наносить тонким слоем на инфильтрат 3 раза в день. Для избавления от уплотнения можно воспользоваться Траумелем. Мазь способствует оттоку лишней жидкости и способствует уменьшению отека. Вещества, содержащиеся в Траумеле, укрепляют сосуды. Бадяга используется в качестве средства, ускоряющего рассасывание кровоизлияний. Чтобы убрать уплотнение порошок растворите в воде. У вас должна получиться масса, напоминающая сметану. Наносите средство на область повреждения и подождите в течение часа. Чтобы получить положительный результат необходимо провести несколько процедур. Лиотон можно использовать не только для лечения гематом. Гель способствует рассасыванию шишек, которые образуются после травмы. Гепариновая мазь обладает разогревающим эффектом. Нанесите ее тонким слоем на шишку. Курс лечения составляет 5-7 дней в зависимости от размера шишки. Бальзам «Спасатель» используют для восстановления поврежденных тканей. В его состав входят вещества, способствующие оттоку лимфы. Бальзам не только устраняет отеки, но и борется с уплотнениями.
Какую пользу могут оказать физиопроцедуры
Благодаря УВЧ можно избавиться от крупных шишек. В процесс процедуры на больное место действую электромагнитные поля. За счет этого происходит улучшение обмена веществ. Уменьшается отечность, и начинают восстанавливаться поврежденные кровеносные сосуды. Электрофорез позволяет препаратам проникать в более глубокие слои кожи. Это усиливает лечебное действие средств и помогает справиться даже с застарелыми уплотнениями.Для прогревания больного места врачи рекомендуют пройти процедуру инфракрасной коагуляции. Данный метод позволяет устранить крупные уплотнения, которые не удается убрать медикаментозными препаратами.
Как избежать возникновения уплотнения
Шишки появляются сразу же после травмы. Их легче предупредить, чем лечить. В первую очередь нужно приложить к месту ушиба ледяной компресс. Это позволит остановить кровотечение и уменьшить площадь гематомы. Если образование уплотнения предотвратить не удалось, то можно воспользоваться мазями и гелями.Народные методы
- Нагрейте на сковороде поваренную соль и засыпьте ее в мешочек. Приложите его к шишке и подержите в течение 15 минут. За счет прогревания улучшается кровообращение в области травмы и ускоряется процесс рассасывания. Для получения положительного результата необходимо провести несколько процедур. Вместо соли можно использовать вареное яйцо.
- Листья алоэ измельчите в блендере. Получившуюся кашицу заверните в кусок бинта и приложите к уплотнению.
- Лечебным действием обладает кожура банана. Прижмите внутреннюю сторону кожуры к шишке на 15 минут.
- Разомните 100 грамм свежих ягод клюквы. Кислота, содержащаяся в клюкве, способствует размягчению уплотнения.
- Что делать, если шишки после травмы образовались на ногах? В этом случае пользу могут оказать солевые ванночки. Растворите в теплой воде соль и опустите в нее ноги. Оптимальная продолжительность процедуры составляет 15 минут. Прогревание необходимо проводить ежедневно для полного избавления от уплотнений.
- Разогрейте 2 ст. ложки меда на паровой бане. Добавьте такое же количество спирта. Ингредиенты тщательно перемешайте. Средство используется в качестве компресса.
- Ошпарьте в горячей воде капустный лист и смажьте его медом. После этого приложите лист к уплотнению.
- Сушеные листья одуванчика необходимо размельчить. Залейте сырье стаканом кипятка и добавьте в раствор несколько капель йода. После этого смочите в жидкости кусок ткани и приложите к уплотнению.
Здравствуйте! В месте, где еще недавно красовался здоровенный синяк, который я поставила, налетев на край стола, сейчас образовалось хорошо различимое уплотнение. Болевых ощущений и физического дискомфорта нет. Дело в том, что нога в этом месте выглядит неровной, как будто там шишка. Разминания и растирания положительного эффекта не дают. Что это может быть и как можно исправить ситуацию?
Комментариев: 29 »
По-видимому, синяк был довольно сильный, уплотнение может быть и до полугода, просто надо обратиться к врачу, возможно он назначит физиотерапию и это поможет уплотнению быстрее рассосаться.
Была похожая ситуация, упала витрина, и на ноге был сильный ушиб в районе икры. Пока был синяк – болела, потом синяк сошел, а уплотнение осталась. Обращалась к травматологу, сказал: «Ну и что, что шишка, она же вам жить не мешает». И на этом все. Хорошо, что в больнице знакомая работает, отправила меня в физкабинет, там лечили с помощью аппарата, который они называли УЗИ, но похож мало, просто маленький приборчик, как для электрофореза, только вместо электродов там ручка с металлической насадкой, на нее наносили мазь противовоспалительную и по 5 минут водили по ушибленному месту. Прошло довольно быстро. Спросите в своей поликлинике. Кстати, можно было еще магнитом лечить, но по времени у меня не получалось.
Скорее всего у вас образовалась подкожная гематома. При ушибах нужно сразу накладывать лёд. Если же уплотнение не проходит, попробуйте нанести мазь, например “Лиотон”. Очень действенная, наносить 3 раза в день.
У меня тоже случается такая проблема. Много езжу на велосипеде и часто бьюсь лодыжками об педали. Если после синяков остаются шишки мажу их “Спасателем”. Мазь эта конечно пахучая, но помогает хорошо.
У моей знакомой образовалась гематома на ноге.Мешает так,что невозможно застегнуть сапог.Хирург ни какого лечения не назначил и удалять гематому не советовал.Сказал,что можно купить сапоги с короткими голенищами и жить с такой шишкой.В перспективе пообещал,что в старости нога будет болеть.К сожалению не знаю,чем можно полечиться.Пробуйте всё,что узнаете,пока не поможет.Только не запускайте.Здоровья Вам!
У меня была подобная проблема, также после ушиба, когда синяк прошел, осталось уплотнение. Я мазала это место гелем “Троксевазин” два-три раза в день, причем надо втирать гель круговыми движениями до полного впитывания. И на будущее, имейте в виду, когда случается сильный ушиб, надо сразу же начинать мазать это место “Троксевазином”. Это поможет не образоваться гематоме.
Это действительно гематома (один из видов кровоподтеков), которое может возникнуть как из-за удара, так из-за того, что вы прищемили кожи. И в том, и в другом случае это результат ранения кровеносных сосудов. Обычно гематома проходит через 1,5-2 недели. Кроме “троксевазин”, можете натирать ушибленное место бодягой.
В начале октября оступилась с банкетки, она перевернулась и ударила по внутренней части голени. Синяк был практически от колена до голени от ярко красного до синего цвета. К декабрю прошел, а неделю назад обратила внимание,что в том месте,куда пришелся основной удар, под кожей образовалось уплотнение, при касании достаточно болезненные ощущения. Посоветовали сделать рентген и сходить к травматологу
Я была в такой же ситуации, только уплотнение у меня через неделю появилось. Мама мне посоветовала мазать кремом капилар, он прекрасно снимает боль и способствует расширению сосудов и капиляров. Через месяц у меня все прошло.
У меня тоже на месте ушиба образовалась подкожная гематома, я ее в течении двух недель мазала капиларом, и все рассосалось.
У меня после удара на ноге осталось плотная шишка.Врач объяснил,что это свернувшаяся кровь.И если я не чувствую какой – то дискомфорт,нет боли, то ничего страшного нет.
Здравствуйте!у меня после удара в скулу осталась плотная гематома,синяк почти сошел,прошло десять дней,чем я только не пробовала лечить:гель бодяга,троксевазин,компрессы из меда и алое,растирала муравьиным спиртом,камфорное масло,сегодня димексид с вишневского,грею грелкой,уплотнение не проходит,очень переживаю за лицо.Подскажите пожалуйста,что нужно сделать???
У моего 4-летнего сына после падения в садике тоже синяк под глазом был,синяк прошел,а уплотнение под кожей осталось,прямо полоской заметной,только поперечная полоска,как будто внутри кожи повалась ткань,видимо удар был сильный,начала мазать мазь Лиотон,незнаю поможет ли?
После аварии на ноге образовалась большая плотная гематома(шишка), перелома нет в травмпункте сказали прикладывать холод и мазать рассасывающими мазями,неделя прошла уплотнение меньше не стало только нога синяя стала, пошла сделала узи сказали срочно вскрывать, а то может начаться воспалительный процесс, пошла к хирургу так и вышло уже началось нагноение, сегодня все убрали вот хожу на перевязки, так что будьте к себе внимательны. Не болейте!!!
Я жирная дрянь и захавала сейчас пицуху бармена???
упала летом в саду с табурета, о края табуретом содрала кожу вдоль икроножных мышц, сначала был только синяк(вдоль всех икр на обеих ногах), а месяц назад появились уплотнения на ногах, где было повреждение, места уплотнений горячие, при прикосновении рекой-ощущается боль, иногда сильная, что предпринять, терапевт участковый был на больничном, а сейчас в отпуске. подскажите, пожалуйста, как снять боль и лечение. сама имею аллергию на медикаменты, в основном на анальгетики и аспирин. Спасибо.
Упала на кафель,после образовалось плотная шишка над бровью и онемение,в месте уплотнения бровь обездвижена;(мазь лиотон не помогает. Онемение прошло а бровь чуть опущена и не могу двигать ей,что это может быть?
Упала на катке больше недели назад, как то рефликторно пока летела подставила правый локоть. Как оказалось удар был сильный и после него остался синяк во весь локоть, синяк сошел и я обнаружила под ним шишку. Боли сильной не досланляет но как то дисканфорт присутствует. Мазала и лиатоном и троксивазином результата ноль ((А к хирургу боязно идти(
Упала в открытый люк. Его закрыли картонной бумагой, не увидела что там картон одной ногой залетела. На ляжке образовался Большой синяк и кровоточила. Позже образовалась гематома, начала делать массеж легкий. Вроде все прошло, но позже сново появилась шишка См 4-5. Что делать? (((
8 лет назад упала с 10-метровой высоты. Получила ушиб бедра. Был огромный синяк на все бедро, и оно конечно же опухло. В приёмном покое прописали 2 перевязки и все. Я подумала, ну раз так, значит само все пройдет. Но через полгода опухоль на ноге не сошла. Через 1,5 года тоже. Я обратилась к хирургу, тот сказал, что у меня образовалась липома(жировик). Сказал, что может вырезать прямо сейчас, но посоветовал обратиться к косметическому хирургу. Тот в свою очередь сказал, что никакой липомы у меня нет, это просто уплотнение жировой ткани. Узи подтвердило его диагноз. На вопрос: “Что мне с этим делать?” Он ответил, что можно сделать липосакцию, но он бы не советовал, так как несимметричная липосакция может привести к тому, что здоровое бедро станет больше, чем уплотненное. И больше ничего не сделать. Неужели никакими массажами не разработать? Ответил нет. Мне в это мало верится, может кто-то сталкивался с подобным?
Александра, тоже самое и у меня, лет 10 назад упала на лестнице, да так, что каблуком себе в бедро заехала, был жуткий синяк, после того как он сошёл осталась шишка, похожая на лишний жирок, массажем не убирается до сих пор, дискомфорта не доставляет, но внешний вид моего бедра портит. посоветовали гепариновую мазь, вот начинаю пользоваться
В начале декабря 2014 неудачно вышла из автобуса,зацепившись каблуками о порог,прямо выпала на бордюр и получила сильный ушиб обеих голеней.Плотные джинсы самортизировали удар,но гематома и боль всё же проявились.Чем я только мазала!И Кетонал,Бен-гей,Фастум гель,троксевазин.После гематомы сразу появилась шишка 5-6 см в диаметре на левой голени.На правой ноге всё быстро прошло.Спустя 10 дней шишка на ноге стала горячей,нога стала опухать,особенно в области лодыжки,к вечеру невозможно было наступать на ногу.На коже от всех мазей появилось раздражение,ничего не помогало. Обратилась к гирудологу,поставили сразу 3 пиявки на шишку.Прямо на глазах шишка за 40 минут сеанса исчезла.Пиявки высосали затромбированную кровь,боль уменьшилась.Но через 3 дня шишка опять появилась,правда размером поменьше.Снова стало болеть.Попробовала полечить ДЭНАСом,стало болеть ещё больше.С отчаяния хотела уже купить АЛМАГ,но там столько противопоказаний!Да и цена приличная.Прочитала в интернете про лечение ультразвуком.Да куда пойдёшь-новогодние праздники!Взяла обычную стиральную ультразвуковую машинку Ультратон,приложила на шишку на 3 мин.На другой день ещё на 3 мин.И всё ни шишки,ни боли,ни гематомы! Хотела в 3-й раз поставить,но за делами всё забывала,а потом и надобность пропала.Уже март на дворе,всё прошло.Только хочу предупредить: не ставьте Ультразвуковые приборы в области головы-можно получить кровоизлияние в глазу.
У меня точно такая же проблема,ходила с ним 4 года,не уменьшался не увелисевался,не болел. Пошла к хирургу(Советую и вам сходить,так как дело видет к удалению) Он расскажет что это такое
У меня точно такая же проблема,ходила с ним 4 года,не уменьшался не увеличивался,не болел. Пошла к хирургу(Советую и вам сходить,так как дело ведёт к удалению) Он расскажет что это такое
У меня тоже шишка на руке, уже больше двух лет.Сильно ударилась об угол стола.Не болит,просто стесняюсь уже.Что нужно делать подскажите??
Упала на мосту и скатилась по лестнице удар был сильным синяк почти прошел, но осталась шишка и не проходит уже месяц. Что делать? К врачу идти? Подскажите пожалуйста.
В августе 2016 г. мама уронила на ногу кирпичи(у нас стройка идет). Сделали рентген – перелома нет. На место удара делали компрессы, когда на месте ушиба началось воспаление, доктор назначил антибиотики и левомиколь – не помогло. Другой доктор назначил- одоперон -началась аллергия… назначил мазь против аллергии синафлан. Рана затянулась, но уже два месяца не проходит опухоль (от ступни до колена). ЧТо делать не знаем. Помогите, пожалуйста
Ольга, вы говорите:
“Взяла обычную стиральную ультразвуковую машинку Ультратон”.
Интересное и относительно бюджетное решение, если взять во внимание сколько стоит самая незамысловатая медтехника.
Подскажите, нет противопоказаний? Специфика моей танцевально-спортивной деятельности предполагает частые синяки. Мне в свое время конечно помог Траксевазин избавиться от разноцветной гематомы, но вот с шишечками прежде не сталкивалась
Здравствуйте.уменя на лице осталась большая шишка послесли удара.уже 3 тя недель я. Не проходит.что делать.а он вообще исчезнет?
Почему после ушиба на ноге образовалась шишка и что делать? Такие вопросы волнуют многих, ведь каждый человек в своей жизни хоть раз ушибался. И иногда ушиб ноги чреват серьезными последствиями. После удара сосуды на ногах повреждаются, кровь, вытекающая из них, раздвигает ткани и образует в них полости, скапливаясь и образуя сгустки. Так может образоваться шишка на ноге после ушиба, которая не проходит долгое время.
Симптомы ушибов и первая помощь
- После ушиба сразу появляется шишка, которая быстро увеличивается.
- Как правило, большой не становится.
- В большинстве случаев, шишка не болит. Но, если удар сильный, то образуется синяя опухоль — гематома, она может болеть и увеличиваться в размерах. Если такое происходит и боль не утихает, нужно идти к врачу.
- Через 3 дня, у человека может повыситься температура.
Так что же делать, если после удара на ноге осталась шишка? Первая помощь очень важна и помогает избежать более серьезных последствий:
- Как только произошел ушиб ноги, нужно сразу приложить к этому месту холодный предмет или лед минут на 20, холод уменьшает боль и останавливает кровотечение — это и будет первая помощь.
- Лечь на кровать, поднять ушибленную ногу и по возможности подвигать ей.
- Убрав холодный компресс с ушиба, нужно забинтовать ушибленное место на несколько часов, потом снять бинт и снова приложить холодный компресс, убрав его снова забинтовать.
- В течение следующих 2 дней нужно мазать поврежденное место рассасывающими мазями.
- Помогут народные методы. Можно прикладывать на ушиб компресс из бодяги.
- Чтобы унять боль при повреждении, можно сделать компресс. Для этого ложку водки смешать с ложкой муки и одним белком. Оставить смесь до полного высыхания, после чего поменять повязку.
Виды гематом:
- Внутримышечная гематома появляется под кожей, несмотря на то, что боль может быть сильной, со временем она сама рассосется.
- Подкожная гематома. В этом случае сосуды и капилляры, которые расположены возле кожного покрова, разрываются из-за удара.
Народные методы лечения
- Растворить в половине стакана 9% уксуса 1 ч. л. соли, перемешать. Намочить в нем марлю и приложить к шишке на ноге на полчаса, процедуру проводить на протяжении 2 дней по несколько раз в день.
- Можно пакетик глины развести в теплой воде, после этого переложить ее в марлю и приложить к шишке. В течение дня прикладывать не менее 3 раз.
- Развести картофельный крахмал с водой, должна получиться густая каша. Намазать место ушиба и сверху приложить повязку. 2 раза в день нужно делать новую кашу, меняя повязку.
- Отжать сок нарезанного лука. Оставшуюся массу приложить к шишке, а сверху повязку на 2 часа. После смыть остатки компресса. Так проделать на протяжении двух дней, по 1-2 раза в день
- Из полыни, касторового масла и меда, перемешанных в равных количествах, сделать мазь. Натирать ею шику и держать не менее 10 минут по 2 раза в день. Через несколько дней шишка должна пройти.
- Уменьшить боль после ушиба можно, приложив кожуру банана внутренней стороной на 30 минут.
- Давно всем известно, что капустные листья имеют хороший рассасывающий эффект. Нужно приложить лист к больному месту и зафиксировать его.
- Можно отварить картофель и фасоль, сделать пюре, и несколько раз в день прикладывать к больному месту. Можно также использовать сырой картофель.
- Свежую горькую полынь мелко порубить, отжать сок, этим соком смазывать поврежденную область.
- Прикладывание листьев подорожника помогает снять боль и воспаление ушибленного места.
- Взять 3 ложки порошка мумие, развести с 1,5 ст. л. теплой воды. Перемешать до состояния кашицы. Наносить ее на область шишки несколько раз в день, когда высохнет, смыть.
Повреждена голень после ушиба
Очень часто происходит ушиб голени. Если после удара на ноге образовалась шишка, пока не прошло время, нужно быстро начать лечение. Распространенным симптомом является постоянная боль. Мелкие сосуды разрываются, и происходит подкожное кровоизлияние, при этом видно, что образовалась гематома.На месте ушиба может появиться опухоль. Если после того, как произошел удар, нога болит более часа, можно заподозрить перелом кости. Боль может быть настолько сильной, что человек теряет сознание. сопровождают такие боли: в течение 2 часов после ушиба боль стихает, но через 3 часа она снова нарастает. Бывает, что боль может мешать нормальному функционированию ноги. Эти симптомы могут говорить так же о переломе.
В большинстве случаев происходят закрытые повреждения мягких тканей голени, вследствие чего появляется шишка. Лечат ее консервативно. Необходим покой. Если человек занимается спортом, то на время нужно прекратить занятия. В первые дни после ушиба прикладывать холодный компресс. Если со временем боль не утихает и шишка не уменьшается, нужно обратиться к врачу. В этих случаях врач назначает лекарства, снимающие боль, применяются так же лечебные мази. После двухнедельного покоя назначается лечебная гимнастика и массаж.
- мышца немного надрывается;
- может произойти ;
- оболочка кости может надорваться или воспалиться.
Никто не застрахован от ушибов ног. Даже незначительный удар способен позднее вызвать осложнение. В народе уплотнение называется шишка. Возникает из-за скопления крови в воспалённом месте. Это не страшно, если вовремя начать лечение.
Степени тяжести
В зависимости от рода травмы известно 3 степени тяжести ушиба:
- нога после ушиба не утратила основной функции, но осталась гематома, цвет ненасыщенный, боль не ощущается;
- нога двигается плохо, чувствуется боль, заметна припухлость. Поможет эластичная повязка и срочное обращение в медучреждение;
- на третьей стадии болезни видна большая припухлая гематома, даже малейшее прикосновение вызывает резкую боль. Требуется срочная помощь медиков.
Когда начинать беспокоиться
После травмы положено тщательно осмотреть место ушиба, беспокоиться пора, если:
- ушиб сильно покраснел, спустя время становится фиолетовым;
- после травмы поднялась температура, уплотнение горячее;
- шишка болит при прикосновении;
- беспокойство вызывает онемение места удара, потеря чувствительности.
При появлении признаков потребуется помощь врачей. Шишка долго не проходит — явление свидетельствует, что в организме появилась инфекция, промедление неуместно. Последствия бывают плачевными, доходит до гангрены и ампутации.
Опасным становится решение самостоятельно вскрывать уплотнение. В большинстве случаев люди заносят инфекцию, происходит заражение. Вскоре появляется гной, болезнетворные бактерии быстро распространяются по организму и заражают тело, резко повышается температура, человек чувствует недомогание и слабость.
Чтобы определить, насколько опасна шишка, образовавшаяся после ушиба, нужен осмотр специалиста. Только он скажет, какая степень гематомы, назначит правильное лечение.
Иногда уплотнение на голени, колене получается убрать исключительно с помощью операции. Процедура несложная, при назначении отказываться не стоит. Если травма не запущенная, вначале возможно отделаться простыми методами лечения и народными способами.
Оказание первой помощи при появлении шишки на месте ушиба
Если после удара ногой место ушиба становится немедленно заметным, гематома увеличивается в размере, во время касания становится как желе в первые дни, требуется приступать к лечению.
Уже на третий день человек с травмой способен страдать от высокой температуры. Дальше шишка продолжает болеть, увеличивается, без помощи профессионала справиться трудно. Если ждать и бездействовать, поражаются соседние ткани.
Что предпринять при появлении шишки:
- Хорошо снимает боль холодная примочка на месте ушиба. Возможно взять лед из морозилки, полотенце, смоченное холодной водой.
- Травмированной ноге нужен покой, лучше положить на небольшую возвышенность.
- Место ушиба потребуется забинтовать.
- Через час на уплотнение снова кладут смоченную холодной водой примочку и перебинтовывают.
Способы лечения ушибов ноги
Если уплотнение небольшое, постепенно оно пройдёт. Достаточным считается в первый день после травмы каждые час-два прикладывать холод на место ушиба. Чтобы небольшое уплотнение рассасывалось быстрее, нужно назавтра после травмы смазать поражённую ногу гепариновым гелем.
Уплотнение возникает из-за застывания крови, последующим этапом лечения дома станет прогревание. Поможет тёплая грелка или примочки на основе спирта. Потребуется спирт или водку развести с водой пополам и приложить ткань, смоченную в растворе, к пораженному месту. Потом место ушиба обматывают полиэтиленом, сверху кладут тёплый шерстяной платок. Процедуру повторяют дважды ежедневно в течение трёх дней, держат на месте ушиба полчаса. Помогает согревание больного места вареным яйцом или мешочком с тёплой солью.
Действенным методом лечения считается массаж и физиопроцедуры. Назначает врач. Делают электрофорез с использованием йодистого калия. Доктор назначит специальные мази.
Если на , разрешается смазать поражение бодягой. Средство найдётся в аптеке. Смазывать ногу трижды в день. После травмы периодически стоит делать сеточку из йода.
Если подобное лечение не выдаёт результата, уплотнение становится больше, шишка болит, самостоятельно справиться невозможно, нужна консультация узко-квалифицированного врача, возможно, хирургическое вмешательство. Гематому придётся вскрывать.
Народные методы избавления от шишки на ноге
В народе сохранилось немало способов избавления от шишек на ногах после ушиба:
- соединить половину чайной ложки соли и полстакана уксуса, в смеси смачивают ткань и прикладывают к ушибу на 30 мин;
- помогает при травме на ноге глина, эффективна голубая, подойдет простая, её греют и вымачивают в воде, намазывают на марлю — целебный раствор готов;
- шишка не будет болеть, если на больное место нанести мазь из полыни, меда и касторового масла, смыть потребуется через 15 мин, процедуру повторяют дважды в день;
- убирает уплотнение сок лука, смывать требуется через два часа, наносить дважды в день;
- при небольшой гематоме помогают прикладывания капустного листа: выполняется ряд разрезов для выхода сока, лист держат час, процедуру повторяют 3-4 раза в день;
- в начале болезни помогают примочки из багульника или отвара дубовой коры;
- поможет при шишке на ноге творог;
- картофельный крахмал разводят водой, добиваясь густоты смеси, мажут уплотнение и накладывают повязку. Менять требуется дважды в сутки.
Уменьшить боль, убрать образовавшуюся шишку поможет примочка из целебных трав. Результативен тысячелистник, но лучше брать сбор разных трав. Ложки хватит для стакана кипятка. Настой готов через 30 мин. Дождаться, пока остынет, смочить в отваре марлю и прикладывать к опухоли. Улучшая действие, бинт или марлю с отваром кладут ненадолго в холодильник, потом на травмированную ногу. Если отвар из трав делать нет возможности, подойдут холодные примочки из чая.
Случается, травмы происходят во время отдыха на природе, где бинт не найти. На помощь придет подорожник. Лучше взять большой лист, сделать несколько насечек, потом просто приложить к месту удара. Уже через пару часов заметно, что отёк слегка прошёл. Лучше взять несколько листов, заменяя через 15 мин новыми.
Если удар пришелся на сустав, место опухоли слегка массируют с использованием пихтового масла. Заменить сможет герань или лимон. Если шишка затвердела, холодные компрессы заменяют тёплыми.
Что делать, если обнаружено уплотнение после ушиба голени
Если человек получает травму и поражается голень, первым делом требуется осмотреть участок. При разрыве мелких сосудов немедленно становится видимой гематома. Сильное повреждение на ноге образует припухлость. Если боль не утихает в течение 30 мин, остаётся возможность перелома. Сильный ушиб голени вызывает нестерпимую боль, порой до потери сознания. Как при травме на колене, после удара голени нога способна частично перестать двигаться.
Точно определяя характер повреждения, идеальным будет вариант оправки больного в медучреждение. Либо помогут подручные средства.
Травмированный оставляется в полном покое, на голени накладывается холодный предмет. Летом вполне подойдет минеральная вода из морозильной камеры.
Холодный предмет приводит к спазму сосудов, внутреннее кровотечение останавливается, боль уменьшается. Если травма с царапинами и ссадинами, показано обработать их спиртом или перекисью водорода.
Голень нужно приподнять, снижая приток крови. Нельзя парить ногу, шишка станет больше, начав болеть.
Греть больное место допустимо, используя тёплую, не слишком горячую воду. От шишки на голени избавляются порой при помощи специальных массажей.
Опасным считается, если после травмы голени диагностируют периостит. Боль становится пульсирующей, возникает воспаление, температура повышается.
Как избавиться от шишки в области колена
Если после удара на колене образовалась шишка, чаще внизу колена, требуется, не медля, приступать к лечению, способен повредиться весь коленный сустав. Возможны серьезные повреждения: травмы мягких тканей, возникает спазм мышц, разрыв связок или повреждаются хрящи.
Двигаться при разрушении больному человеку просто опасно, иначе нарушается целостность конечности. Лечение проводит врач. Малейшая ошибка позже приводит к артриту или деформирующему артрозу, необратимым разрушениям колена. Легкомысленными оставаться не стоит, советуем без промедления вызывать неотложную помощь.
Что делать, если после синяка осталось уплотнение? Такой вопрос интересен многим людям. Часто на месте ушиба, полученного в результате удара или падения, появляется шишка или гематома, иными словами, травма сопровождается синяком. Если незамедлительно (лед, замороженное мясо и т.п.), то появления синяка можно избежать.
Но порой случается так, что после синяка образовалось уплотнение, сопровождающееся болями при движении и прикосновении к нему. В таком случае необходимо обратится за консультацией к врачу. Уплотнение, которое образовалось после синяка, еще называют .
Данные образования чаще всего проявляются при попадании в место ушиба инфекции.
Такого рода гематомы происходят вследствие разрыва тканей сосудов, а кровь, которая течет по ним, изливается под кожей, образуя гематому, которая спустя некоторое время уплотняется и становится твердой на ощупь.
Степени тяжести уплотнений
В зависимости от полученных травм различают три степени тяжести образовавшихся уплотнений:
- На первой стадии нарушения функциональности органов не наблюдается, а подкожная гематома возникает на теле спустя где-то сутки. Ее цвет не сильно насыщенный, болевые ощущения при нажатии на нее отсутствуют.
- При второй стадии могут быть частичные нарушения нормального функционирования некоторых органов тела, на месте возникновения гематомы появляется припухлость и чувствуется острая боль. В этом случае нужно наложить на поврежденное место давящую повязку и обратиться в лечебное учреждение.
- Третья стадия имеет наиболее тяжелые последствия по сравнению с двумя предыдущими. На этой стадии наблюдается образование достаточно обширной подкожной гематомы, которая спустя короткий промежуток времени припухает. При прикосновении к ушибу возникает сильная резкая боль. В таких случаях без квалифицированной помощи точно не обойтись.
Насторажить вас должны признаки:
- Если уплотнение после ушиба имеет ярко выраженное покраснение, а затем на его месте образуется ярко выраженное пятно фиолетово-синюшного цвета.
- Повышение температуры всего тела или отдельных участков (на месте уплотнения).
- Резкая боль, появляющаяся при прикосновении к месту образования уплотнения.
- Потеря чувствительности и онемение кожи в месте ушиба. Если такие признаки появились, а уплотнение длительное время не рассасывается – немедленно обращайтесь в ближайшее лечебное учреждение. Существует риск того, что в организм занесена инфекция, развитие которой может привести к плачевным последствиям, вплоть до кончины или ампутации конечности.
Чем раньше обратитесь к врачу, тем лучше, так как при отсутствии правильного лечения уплотнение может не сходить более шести месяцев.
Помните! Нельзя самостоятельно пытаться вскрыть подкожную гематому. При ее вскрытии чаще всего происходит заражение, так как кровь является благоприятной средой для обитания вредоносных бактерий.
При попадании в рану инфекции появляются гнойные выделения и инфекция начинает быстро распространяться по всему организму, повышая температуру тела и ухудшая самочувствие человека.
Чтобы определить наличие подкожной гематомы, врачу необходимо ощупать место образованного уплотнения, измерить температуру тела, опросить пациента о его самочувствии и на основе собранных данных определить степень гематомы и назначить правильное лечение.
Иногда уплотнение на ноге, колене, голени и других частях тела, образовавшееся от скопления крови, необходимо удалять только хирургическим путем. Но не стоит пугаться данной процедуры, так как в ней нет нечего сложного. Однако на первых стадиях можно обойтись лекарственными препаратами и народными средствами.
Лечение образовавшегося уплотнения в домашних условиях
Нанесение йодной сетки при помощи ватной палочки на кожу, где образовано уплотнение, несколько раз в день.
Для ускорения процесса рассасывания подкожной гематомы можно прикладывать к ней согревающие компрессы. Это может быть горячая грелка, нагретая соль, сложенная в тканевый мешочек, вареное яйцо и т.п.
При необходимости врач может назначить посещение физиотерапевтического кабинета. Там больному назначают проведение электрофореза с использованием йодистого калия, способствующего выведению из организма занесенных инфекций.
Прибегая к народной медицине, можно воспользоваться старым бабушкиным способом и прикладывать к месту ушиба компресс из бодяги. Для этого необходимо измельчить несколько столовых ложек бодяги и в такой же пропорции добавить теплой воды. Полученную кашицу необходимо намазать непосредственно на само уплотнение, затем прикрыть ее при помощи целлофана и замотать сверху полотенцем или шарфиком. Осталось зафиксировать повязкой и так продержать смесь в течение двух-трех часов.
Вместо бодяги можно использовать медицинский спирт. Для этого необходимо пропитать им лоскуток ткани и повторить ту же самую процедуру обертывания, что и при использовании бодяги. Такой компресс нужно держать около тридцати минут, но не больше, так как в этом случае кожа пересушивается.
Можно прибегнуть к лечению с помощью медикаментозных мазей, назначенных вам врачом. Не рекомендуется в таких случаях прибегать к самостоятельному лечению, чтобы не навредить организму.
О лечебных свойствах голубой глины, пожалуй, знают все, но не все ею пользуются. Чтобы ускорить процесс рассасывания образовавшегося уплотнения при помощи голубой глины, необходимо взять ее две полные столовые ложки и смешать со столовой ложкой меда и одним сырым куриным яйцом. Тщательно перемешать, чтобы не было комочков. Получившуюся смесь необходимо нанести на чистую льняную ткань и положить на место ушиба.
Сверху накрыть компрессионной бумагой и зафиксировать при помощи повязки. Глина должна быть холодной. Как только она согреется, нужно снять компресс и поместить его на некоторое время в холодильникдля охлаждения. Затем повторить процедуру. При применении таких компрессов уплотнение должно сойти спустя несколько дней.
При незначительных гематомах можно прикладывать капустный лист, предварительно сделав на нем большое количество надрезов, чтобы выходил сок. Такую процедуру стоит повторять три раза в день на протяжении одного часа.
Также при гематомах начальных стадий можно делать примочки из отвара коры дуба или сушеного багульника. При наличии у больного сильной, невыносимой боли в качестве обезболивающего ему можно дать выпить анальгетик. Если процесс рассасывания уплотнения по каким-либо причинам замедляется, то вероятность осложнений значительно возрастает.
Одним из наиболее опасных является занесение инфекции, которая в дальнейшем нагнаивается. В таком случае без хирургического вмешательства не обойтись. Подкожная гематома (уплотнение, образованное после появления синяка) – это всего лишь последствие травмы. Присоблюдении указаний врача она исчезнет за короткий промежуток времени, не неся за собой осложнений и нежелательных последствий.
шишка на ноге после ушиба лечение
шишка на ноге после ушиба лечениешишка на ноге после ушиба лечение
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое шишка на ноге после ушиба лечение?
Замучилась помню от этой шишки на ноге, вобщем от косточки на ноге мучилась больше года, очень большой проблемой было подобрать обувь, сустав воспалялся, болел, шишка постепенно росла. Я уже думала, что придется делать операцию, но услышала от соседки про Magnetfix, решила попробовать. Фиксатор быстро снял боль, а за курс применения шишка полностью рассосалась! Я даже удивлена такому быстрому излечению 🙂
Эффект от применения шишка на ноге после ушиба лечение
В прошлой молодой жизни я занималась в модельном агентстве. Постоянная ходьба по подиуму на высоких каблуках дала о себе знать. Целый год я ходила с косточкой на ноге, которая начала болеть со временем. По совету бывшей коллеги я купила себе магнитную вальгусную шину MagnetFix. Она удобная в носке и оказывает реально лечебное действие. Косточка перестала болеть, и спустя 2 месяца она почти уже исчезла.
Мнение специалиста
Стоит не дешево, но оно того стоит). У меня косточки на ногах довольно большие, выпирают из туфель сильно. Начали расти где-то 10 лет назад, но болеть начали только этой весной. Шина мне понравилась, результат хороший, впечатлил. Одевать немного неудобно, нужно приноровиться. Сначала делала по инструкции, потом нашла свой способ. Одеваю сначала на большой палец, потом на всю ногу, закрепляю, и уже потом устанавливаю идеально правильно и дотягиваю застежки. Получается намного быстрее.
Как заказать
Для того чтобы оформить заказ шишка на ноге после ушиба лечение необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Tata
Стоит не дешево, но оно того стоит). У меня косточки на ногах довольно большие, выпирают из туфель сильно. Начали расти где-то 10 лет назад, но болеть начали только этой весной. Шина мне понравилась, результат хороший, впечатлил. Одевать немного неудобно, нужно приноровиться. Сначала делала по инструкции, потом нашла свой способ. Одеваю сначала на большой палец, потом на всю ногу, закрепляю, и уже потом устанавливаю идеально правильно и дотягиваю застежки. Получается намного быстрее.
Катюша
Главным фактором успешного использования шины является надёжная и правильная фиксация фаланги. Благодаря этому, существующие искривление сустава перестают развиваться, а по истечению некоторого времени и вовсе начинает уменьшаться в размерах. Деформированному суставу удается принять нормальное положение по следующим причинам: шина MagnetFix начинает оттягивать большой палец, постепенно исправляя его положение; расширяется мышечная ткань, становясь более гибкой и эластичной; корректируется приходящаяся на стопу нагрузка.
С косточкой на ноге сталкиваются наверное все женщины старше 40 лет, и я не стала исключением. После ударно-волновой терапии косточка появилась вновь, стала искать другие методы, нашла эту магнитную вальгусную шину, решила попробовать. Быстрого эффекта не было, но в течение трех недель косточка стала заметно меньше, и боль нет. Ношу магнетфикс дальше, думаю, что результат будет великолепный. Где купить шишка на ноге после ушиба лечение? Стоит не дешево, но оно того стоит). У меня косточки на ногах довольно большие, выпирают из туфель сильно. Начали расти где-то 10 лет назад, но болеть начали только этой весной. Шина мне понравилась, результат хороший, впечатлил. Одевать немного неудобно, нужно приноровиться. Сначала делала по инструкции, потом нашла свой способ. Одеваю сначала на большой палец, потом на всю ногу, закрепляю, и уже потом устанавливаю идеально правильно и дотягиваю застежки. Получается намного быстрее.
Часто после того, как человек ушиб ногу, он замечает в поврежденном месте . Такая шишка на ноге после удара имеет значительные размеры и довольно . Лечение. Способы и методы терапии при шишке на ноге должен выбирать врач в зависимости от степени тяжести случая, возраста пациента, наличия. Если после удара на ноге образовалась шишка, под кожей появляется уплотнение, которое исчезает само . В большинстве случаев шишки, полученные вследствие ушиба и падения, проходят сами собой и не требуют какого-то особенного лечения. Обратиться к врачам необходимо, если у пациента возникли. нога после ушиба не утратила основной функции, но осталась гематома, цвет ненасыщенный, боль не ощущается . Если после удара на колене образовалась шишка, чаще внизу колена, требуется, не медля, приступать к лечению, способен повредиться весь коленный сустав. Возможны серьезные. Если после ушиба образовалось уплотнение, что делать в таком случае? Об этом полезно знать каждому, ведь от подобных травм не застрахован никто. Следствием ушибов на ногах могут быть такие проявления на кожных покровах, как Нога поболела, но прошла. Потом, где-то через месяц, заметила небольшую шишку на ноге. . Из – за отсутствия этой сети любые, даже небольшие гематомы рассасываются крайне плохо, часто даже нагнаиваются и приходится их вскрывать. Так что у Вас с высокой долей вероятности можно сказать, что после. Шишка после ушиба на ноге не рассасывается Что делать, если после ушиба ноги осталось болезненное . Шишка на месте повреждения при пальпации болезненна. Гематома начинает проявляться быстро, практически в первые сутки и полностью формируется при сильном ударе на второй день. Шишка после ушиба на ноге представляет собой уплотнение, возникающее в результате травматического отека тканей. . Шишка после ушиба на ноге – распространенное и весьма неприятное явление, которое легко поддается лечению. Грамотное и своевременное использование медикаментозных. Если после удара ногой место ушиба становится немедленно заметным, гематома увеличивается в размере, во время . Лечение шишки на ноге от ушиба. Если уплотнение достигло не очень больших размеров и не вызвало других тревожных симптомов, то терапию проводят в домашних условиях. Содержание. 1 Лечение ушибов различной степени тяжести. 2 Причины возникновения. 3 Когда начинать беспокоиться. 4 Шишка образовалась под кожей после ушиба. 5 Оказание первой помощи. 6 Способы терапии.
http://www.gerisendaikciai.lt/userfiles/MagnetFix_v_Ufe9438.xml
http://gruppogrottetreviso.com/newsletter/file_public/MagnetFix_v_Krasnoiarske3095.xml
http://mult-parad.ru/upload/shishki_na_nogakh_lechenie_forum8177.xml
http://tortugafilms.com/adminfiles/MagnetFix_v_Nazrani2477.xml
http://2014.muces.es/admin/fck/shishki_na_venakh_na_nogakh_lechenie8330.xml
В прошлой молодой жизни я занималась в модельном агентстве. Постоянная ходьба по подиуму на высоких каблуках дала о себе знать. Целый год я ходила с косточкой на ноге, которая начала болеть со временем. По совету бывшей коллеги я купила себе магнитную вальгусную шину MagnetFix. Она удобная в носке и оказывает реально лечебное действие. Косточка перестала болеть, и спустя 2 месяца она почти уже исчезла.
шишка на ноге после ушиба лечение
Замучилась помню от этой шишки на ноге, вобщем от косточки на ноге мучилась больше года, очень большой проблемой было подобрать обувь, сустав воспалялся, болел, шишка постепенно росла. Я уже думала, что придется делать операцию, но услышала от соседки про Magnetfix, решила попробовать. Фиксатор быстро снял боль, а за курс применения шишка полностью рассосалась! Я даже удивлена такому быстрому излечению 🙂
Почему образуется шишка. Голеностопный сустав образуется в результате сочленения малой и большой берцовой кости с таранной костью стопы. Это сложное в анатомическом плане образование на протяжении жизни подвергается огромному количеству нагрузок, включая потребность ежедневно. Ответ хирурга о лечении – новообразование (шишка) на внешней стороне стопы. . В общем по описанию: у Вас имеется добавочная ладьевидная кость, проблемы со . Да, внешне похоже на гигрому стопы. Если беспокоит, мешает, её можно удалить. На что-то серьёзное внешне не похоже. Внезапно выросшая шишка на подъеме ноги не должна оставаться без внимания. Потому что зачастую это свидетельствует . Чаще всего вырастают шишки на ногах на подъеме стопы. Это объясняется тем, что между первой и второй фалангами пальцев сухожилий нет – это самое уязвимое место нашей стопы. Таранно-большеберцовый экзостоз. Диагностика и лечение. Экзостозом называют костный вырост на месте . Это заболевание развивается в двух местах: бороздке таранной кости и передней нижней границе большеберцовой кости. Шишка на стопе возникает по разным причинам и представляет собой образования разной плотности. . Шишка на ступне сбоку с внешней стороны образуется при болезни Келера. В этом случае нарост формируется на ладьевидной кости из-за дистрофического процесса в костной ткани. Недуг нередко вызывает. Механизм образования натоптышей на ногах. Значительное отклонение плюсневой кости приводит к тому, что первый . Как следствие хронического воспалительного процесса формируется шишка на стопе у основания большого пальца. Неприятным отклонением является образование шишки на стопе сбоку с внешней стороны. Патология приносит дискомфорт и мешает носить обувь. Чаще всего заболевание встречается у женщин старше 40 лет. Образовавшаяся шишка возникает в соединительной ткани при травмировании сустава, к примеру, от удара или компрессии. . Уплотнение чаще всего находится немного выше косточки на ступне, однако, припухлость может возникнуть в любой части голеностопного сустава. Стоит знать! Наросты на пальцах стоп — области, в которых происходит смещение плюсневой кости. . Лечение шишек на пальцах стоп. Курс лечения патологии должен быть длительным и комплексным и включать всестороннее воздействие на. Шишки на ногах – это увеличенные косточки, расположенные на стопе. Их видно даже визуально. Такие образования могут быть костяным наростом либо уплотнением тканей. Шишка на стопе является не только косметическим дефектом, но и серьезным поводом обратиться к специалисту-ортопеду. Что содержится внутри шишек суставов. Почему они появляются и какие способы . Появившиеся шишки на суставах — гигромы или сухожильные ганглии . Гигромы в области стопы локализуются в ее переднем отделе (плюсна и пальцы) на тыльной поверхности. Шишки на ногах – это проявление такой патологии, как вальгусная деформация ( увеличение косточки на стопе). . При этом кроме шишки будет спилена головка 1 плюсневой кости. Однако у больного будет удалена большая часть опорной кости, что может стать причиной рецидива нарушения. Перелом таранной кости стопы. Таранная, или надпяточная, кость является предплюсневой и формирует нижнюю часть . Наиболее часто перелом таранной кости происходит при падении с большой высоты на выпрямленные ноги или в результате автомобильной аварии. Несколько реже такую травму.
Венозный тромбоз – что это, симптомы
Венозный тромбоз относят к острым заболеваниям. Причин для его возникновения много, основные – это нарушение структуры венозной стенки во время операции, травмы, лучевой и химиотерапии, замедление скорости кровотока, повышенная свертываемость крови.
По причине возникновения венозные тромбозы делятся на несколько видов:
- застойные (характерны для варикозного расширения вен нижних конечностей из-за давления крови на вены)
- воспалительные (появляются после перенесенных инфекций, травм, инъекций, иммуноаллергических процессов)
- тромбозы при нарушении системы гемостаза (сопутствуют онкологии, болезням обмена веществ, патологии печени, тромбофилиям)
Тромбозы вен можно так же разделить по локализации:
- тромбоз поверхностных (подкожных) вен нижних конечностей (в клинической практике обозначается как тромбофлебит, является частым осложнением варикозного расширения вен – воспаление в стенках вен повышает склонность к образованию тромбов)
- тромбоз глубоких вен нижних конечностей
Характерные симптомы тромбофлебита поверхностных вен:
- Постоянная тянущая, жгучая боль по ходу тромбированных вен, которая может ограничивать движения в пораженной конечности
- Покраснение кожи в области пораженной вены
- Локальное (местное) повышение температуры в области пораженной вены
- Повышенная чувствительность в пораженном участке конечности
- Умеренная отечность в области лодыжек и нижней трети голеней
- Расширение мелких подкожных вен
Формирование тромба может начаться на любом участке венозной системы, но чаще всего – в глубоких венах голени.
Типичные симптомы, наблюдаемые при тромбозе глубоких вен, включают в себя:
- Отек всей конечности либо ее части
- Изменение цвета кожных покровов (развитие цианоза – синюшности кожи нижних конечностей) или усиление рисунка подкожных вен
- Распирающая боль в конечности
Тромбы обычно локализуются в венах голеней, бёдер и таза. Человек может не подозревать, что у него есть тромб, до тех пор, пока тромб не вызывает существенных препятствий току крови или частицы тромба не отрываются. При развитии тромбоза в венах нижних конечностей может появиться отек и боль в ноге.
Венозный тромбоз очень опасен и представляет большую угрозу для жизни и здоровья человека. Тромб, образованный в глубоких венах голени, может с током крови переместиться в легочную артерию, вызвав частичное или полное нарушение кровотока в ней (это состояние называется тромбоэмболия легочной артерии). Венозный тромбоз не всегда проходит бесследно и после перенесенного тромбоза у человека может развиться так называемая посттромботическая болезнь, которая проявляется в постоянном отеке конечности и образовании трофических язв.
Венозный тромбоз и его наиболее опасное осложнение – тромбоэмболия лёгочных артерий (ТЭЛА) – наиболее частые спутники многих пациентов терапевтических и хирургических стационаров.
Тромбоэмболия Легочной Артерии (ТЭЛА) – тяжелое жизнеугрожающее заболевание, при котором происходит полное или частичное закрытие просвета легочной артерии тромбом. Как правило, ТЭЛА является осложнением тромбоза глубоких вен ног.
Признаки, наблюдаемые при ТЭЛА, разнообразны и малоспецифичны.
Наиболее часто встречаются:
- Одышка различной степени выраженности (от незначительной до выраженной)
- Боль в грудной клетке (в большинстве случаев «плевральная», усиливающаяся при дыхании)
- Кровохарканье – редкий симптом, может повышаться температура тела, позже может присоединиться кашель (как правило, указанные признаки наблюдаются при небольшой эмболии мелких ветвей легочной артерии)
- Шок или резкое снижение давления при развитии массивного поражения легочной артерии, могут отмечаться нарушения сознания
При обнаружении симптомов, описанных выше, следует незамедлительно обратиться за медицинской помощью в ближайшее медицинское учреждение!
Источники:
- Кириенко А.И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с.
- Кириенко и соавт. .«Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений», журнал Флебология 2015;4 (2):3-52
- Иоскевич Н.Н. Практическое руководство по клинической хирургии: Болезни органов грудной клетки, сосудов, селезенки и эндокринных желез. Минск. Высшая школа.2002. 479 с.
SARU.ENO.19.06.1021
Удаление косточки на ноге лазером – цена операции в клинике Санкт-Петербурга
Вальгусная деформация большого пальца ноги — это медицинское название патологии, в простонародье называющейся косточка, шишка на ноге. Это происходит из-за деформации в области медиального сустава ступни, которое провоцирует изменение расположения фаланг большого пальца ступни.
«Косточка» на ноге не только является эстетическим недостатком, но и доставляет боли, физические ограничения, трудности с подбором обуви.
Лечение «косточки» на ногах бывает не только консервативным, но и с помощью оперативного вмешательства. Операция обычно требуется при запущенной стадии патологии.
Причины и симптомы
«Косточка» на ногах обычно формируется вследствие плоскостопия. Принято считать, что основная причина развития плоскостопия — наследственность. Также выделяются факторы, повышающие риск развития деформации стопы:
- ожирение;
- ношение неудобной обуви, туфель на каблуках;
- частая и продолжительная ходьба, работа «на ногах».
Кроме того, вальгусная деформация большого пальца может появиться вследствие травмы стопы.
Чем дольше патология будет оставаться без адекватного лечения, тем сильнее будет проявляться симптоматика. Помимо визуально заметного отклонения пальца, человек ощущает ноющую боль во время ходьбы, на стопе образуются мозоли и потёртости.
В запущенных стадиях деформируется не только большой палец, но и второй, третий.
Степени вальгусной деформации стопы
Выделяют четыре стадии Hallux Valgus, и каждая имеет особые проявления. Основной показатель – это угол, на который смещен большой палец:
- I степень – наклон пяточной части не превышает 15°
- II степень – отклонение от нормы до 20°
- III степень – угол отклонения 20-30 °
- IV степень – угол наклона более 30° – критический показатель.
Первая степень
Кость начинает выступать, портя вид стопы. Кожа в области сустава грубеет, краснеет, становится плотной, потому что усиленно трется об обувь. Плохо работают связки, что может спровоцировать подвывих пальца. На данной стадии помогает консервативное лечение. Многие пытаются использовать народные методы, но их эффективность почти нулевая – проблемой должен заниматься врач.
Вторая степень
Косточка становится заметнее, добавляется ноющая боль в суставе, которая усиливается при нагрузках. Шишка становится больше, палец сдвигается в сторону соседних, деформируются сухожилия.
Третья степень
Консервативное лечение уже не помогает, нужна операция по удалению косточки на ноге. Человек испытывает сильный дискомфорт при ходьбе, болят суставы плюсневых костей, появляется припухлость, покраснение, грубая кожа на косточке перерастает в хрящевой нарост. Большой палец плотно прилегает ко второму.
Четвертая степень
Большой палец почти перекрывает второй, боль в суставах ярко выражена, она не стихает даже в покое, может возникнуть ночью, особенно если человек много ходил днем. Стопа перекручивается, начинается воспаление сустава плюсневой кости. Лечение шишки на ноге в этом случае возможно только операцией по ее удалению.
Диагностика и лечение
Диагностирование патологии происходит на основании визуального осмотра. Для подтверждения диагноза и оценки степени развития патологии пациенту потребуется сделать рентген.
Консервативное лечение
Такое лечение и профилактика затормаживает процесс деформации стопы, однако эффективно только на первых двух стадиях. В консервативное лечение входят:
- введение специальных лекарств;
- массаж;
- лечебные стельки;
- физиотерапия;
- ЛФК.
Хирургическое лечение
Хирургическое удаление «косточки» на ноге рекомендовано при средней и тяжёлой стадиях. Существует множество оперативных методик, применяемых для исправления патологии. Наиболее подходящая подбирается врачом в индивидуальном порядке.
Виды операций по поводу Халюс Вальгус
Удаление косточки на большом пальце ноги возможно классическим хирургическим способом, то есть проведением открытой операции, либо малоинвазивными техниками. Рассмотрим их подробно.
Открытые реконструктивные вмешательства
Основные этапы таких операций:
1) Хирург выполняет разрез на внутренней стороне первого пальца.
2) Капсула первого плюснефалангового сустава рассекается, сустав мобилизуется.
3) Удаляется костная мозоль (экзостозэктомия).
4) Первая плюсневая кость перепиливается. Есть несколько видов остеотомии – SCARF, шевронная, проксимальная клиновидная, циркулярная. Выбор осуществляется, в зависимости от степени и вида проблемы.
5) Костные фрагменты перемещаются с изменением оси больного пальца.
6) Костные фрагменты фиксируются титановыми винтами.
7) Капсула первого плюснефалангового сустава зашивается.
8) На кожу накладываются швы и стерильная повязка.
9) На всю стопу надевается фиксирующая повязка.
Длительность вмешательства – от 30 до 120 минут. После операции следует реабилитация на протяжении одного-полутора месяцев.
Малоинвазивные операции
Такие вмешательства не предполагают разрезов на коже. Доступ обеспечивается мини-разрезами длиной до 3 мм. Через такие отверстия хирург перепиливает кости микроскальпелем. Малоинвазивные операции – это низкая травматичность и быстрое восстановление. Они проводятся при I-II степени заболевания.
1) Коррекция поперечного свода стопы – хирург меняет угол между костными структурами стопы.
2) Экзостэктомия – это удаление головки плюсневой кости, другими словами, костной шпоры, формирующей дефект.
3) Резекционная артропластика – иссечение концевого отдела либо элемента сустава плюсневой кости.
4) Артродез – обеспечивается неподвижность сустава первого пальца. После этого удаляются хрящи, а кости фиксируются так, чтобы суставы соприкасались до того, как срастутся.
5) Лазерное удаление косточки на ногах – шишка шлифуется лазерным лучом, пока полностью не выровняется. Операция по удалению кости на ноге лазером отличается бескровностью, быстрой реабилитацией, минимальным риском инфицирования.
6) Остеотомия – иссечение части плюсневой кости либо фаланги первого пальца.
7) Эндопротезирование – больной сустав заменяется имплантатом.
Способы оплаты медицинских услуг “СМ-Клиника”
Оплачивать услуги клиники можно любым удобным способом, в том числе наличными средствами, с помощью банковских карт основных платежных систем, а также с помощью карт рассрочки “Совесть” или “Халва”:
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Гиниятов Анвар Ринатович
Травматолог-ортопед
Дунайский пр., 47
Учуров Игорь Федорович
Ведущий травматолог-ортопед
Выборгское шоссе, 17-1
Белоусов Евгений Иванович
Травматолог-ортопед
пр. Ударников, 19
Данилкин Алексей Валерьевич
Травматолог
пр. Ударников, 19
Гребенюк Михаил Викторович
Ортопед-травматолог
Выборгское шоссе, 17-1
Урбанович Сергей Иванович
Детский хирург, ожоговый хирург
ул. Маршала Захарова, 20, Выборгское шоссе, 17-1
Панфилов Артем Игоревич
Травматолог-ортопед
ул. Маршала Захарова, 20
Посмотреть всех
Никитин Александр Владимирович
Дунайский пр., 47
Попов Евгений Сергеевич
Выборгское шоссе, 17-1
Карпушин Андрей Александрович
Дунайский пр., 47
Колядин Максим Александрович
Дунайский пр., 47
Карапетян Сергей Вазгенович
Дунайский пр., 47
Митин Андрей Викторович
пр. Ударников, 19
Гарифулин Марат Сагитович
Дунайский пр., 47
Зимин Денис Витальевич
Выборгское шоссе, 17-1
Ангельчева Татьяна Аврамовна
пр. Ударников, 19
Борисова Ольга Михайловна
Дунайский пр., 47
Дергулев Игорь Олегович
Дунайский пр., 47
Егоров Александр Анатольевич
Выборгское шоссе, 17-1
Кикаев Адлан Олхозурович
ул. Маршала Захарова, 20
Козлов Игорь Андреевич
ул. Маршала Захарова, 20
Кустиков Антон Александрович
ул. Маршала Захарова, 20
Петров Артем Викторович
Дунайский пр., 47
Скрыть
Адреса
синяков и пятен крови под кожей | Детская больница CS Mott
Обзор темы
Синяки
Синяки возникают, когда мелкие кровеносные сосуды под кожей разрываются или разрываются, чаще всего в результате удара или падения. Кровь просачивается в ткани под кожей и вызывает черно-синий цвет. По мере заживления синяков (ушибов) обычно в течение 2–4 недель они часто меняют цвет, в том числе пурпурно-черный, красновато-синий или желтовато-зеленый. Иногда область синяка распространяется вниз по телу в направлении силы тяжести.Синяк на ноге обычно заживает дольше, чем синяк на лице или руках.
Большинство синяков не вызывают беспокойства и проходят сами по себе. Домашнее лечение может ускорить заживление и уменьшить отек и болезненность, которые часто сопровождают синяки, вызванные травмой. Но сильные синяки, отек и боль, которые начинаются в течение 30 минут после травмы, могут означать более серьезную проблему, такую как сильное растяжение связок или перелом.
Если у вас легко появляется синяк, вы можете даже не вспомнить, что стало причиной синяка.Легкое появление синяков не означает, что у вас серьезные проблемы со здоровьем, особенно если синяки минимальны или появляются только время от времени.
- У пожилых людей часто возникают синяки от легких травм, особенно от травм предплечий, кистей, ног и ступней. С возрастом кожа становится менее эластичной и тонкой, потому что под кожей становится меньше жира. Амортизирующий эффект кожи уменьшается по мере уменьшения подкожного жира. Эти изменения, наряду с повреждением кожи от воздействия солнца, вызывают легкое разрушение кровеносных сосудов.При разрыве кровеносных сосудов возникает синяк.
- У женщин синяки возникают чаще, чем у мужчин, особенно в результате незначительных травм бедер, ягодиц и предплечий.
- Склонность к синякам иногда передается в семьях.
Иногда после травмы кровь собирается и скапливается под кожей (гематома), делая кожу губчатой, эластичной и бугристой. Обычный синяк более обширен и может не ощущаться как плотная шишка. Гематома обычно не вызывает беспокойства.Это не то же самое, что сгусток крови в вене, и он не вызывает образования тромбов.
Синяки, которые не возникают в результате случайной травмы, могут быть вызваны неправильным обращением. Важно учитывать эту возможность, особенно если синяки невозможно объяснить, или если объяснения меняются или не соответствуют травме. Сообщите об этом типе синяков и обратитесь за помощью, чтобы предотвратить дальнейшее насилие.
Пятна крови
Пятна крови под кожей могут быть пурпурой или петехиями.Пурпура может выглядеть как синяк, но она не вызвана травмой, как большинство обычных синяков. Петехии не похожи на синяки. Это крошечные плоские красные или пурпурные пятна на коже, но они отличаются от крошечных плоских красных пятен или родинок (гемангиом), которые присутствуют постоянно.
Внезапные необъяснимые кровоподтеки или пятна крови под кожей или внезапное учащение синяков могут быть вызваны: нанесение синяка или лечение медицинской проблемы, вызвавшей синяк.
Если кожа повреждена над синяком, обязательно обратите внимание на признаки кожной инфекции.
Проверьте свои симптомы
У вас под кожей синяки или пятна крови?
Если синяк быстро распространяется, нужно попытаться остановить кровотечение под кожей. Оберните область (не слишком туго) эластичной повязкой, например, обертыванием Ace, и держите ее, пока не обратитесь к врачу. Вы также можете оказывать прямое давление на эту область в течение 15 минут за раз.
Да
Синяки или пятна крови под кожей
Нет
Синяки или пятна крови под кожей
Сколько вам лет?
Менее 3 лет
Менее 3 лет
3 года и старше
3 года и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужской», а второй – как «женский»). Это гарантирует, что инструмент задает вам правильные вопросы.
Произошло ли снижение вашей бдительности или осведомленности, а также того, насколько хорошо вы думаете и реагируете?
Да
Пониженный уровень сознания
Нет
Пониженный уровень сознания
Есть ли красные полосы, отходящие от области, или вытекающий из нее гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или какое-либо хирургическое оборудование в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в зоне поражения
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в зоне поражения
Как вы думаете, у вас может быть лихорадка ?
Вы чувствуете головокружение или головокружение, как будто собираетесь упасть в обморок?
Для некоторых людей нормально чувствовать легкое головокружение, когда они впервые встают. Но все, что угодно, может быть серьезным.
У тебя сейчас кровотечение?
Да
Ненормальное кровотечение сейчас присутствует
Нет
Ненормальное кровотечение сейчас присутствует
Как вы думаете, кровоподтеки могли быть вызваны жестоким обращением?
Да
Синяки могли быть вызваны жестоким обращением
Нет
Синяки могли быть вызваны жестоким обращением
Увеличилось ли количество или размер синяков или пятен крови по непонятной причине?
Да
Необъяснимое увеличение размера или количества синяков или пятен крови
Нет
Необъяснимое увеличение размера или количества синяков или пятен крови
Быстро ли увеличилось количество синяков или кровяных пятен?
Да
Быстрое увеличение количества или размера синяков или пятен крови
Нет
Быстрое увеличение количества или размера синяков или пятен крови
Принимаете ли вы лекарство, влияющее на способность крови к свертыванию?Сюда могут входить антикоагулянты и нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен.Эти лекарства могут вызвать кровотечение и затруднить его остановку.
Да
Лекарство может вызывать синяки
Нет
Лекарство может вызывать синяки
Синяки были вызваны травмой?
Да
Ушибы в результате травмы
Нет
Ушибы в результате травмы
Появился ли большой болезненный и очень опухший синяк в течение 30 минут после травмы?
Да
Синяки в течение 30 минут после травмы
Нет
Синяки в течение 30 минут после травмы
Были ли у вас синяки или пятна крови более 2 недель?
Да
Синяки или пятна крови более 2 недель
Нет
Синяки или пятна крови более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди обычно заболевают быстрее.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Шок – это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Чувство сильного головокружения или дурноты, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Отсутствие бдительности или способности ясно мыслить. Вы можете быть сбиты с толку, беспокоиться, бояться или быть не в состоянии отвечать на вопросы.
Шок – это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Сильная сонливость или трудности с пробуждением.
- Не отвечает, когда к нему прикасаются или говорят.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Аномальное кровотечение означает любое сильное или частое кровотечение или любое кровотечение, которое не является нормальным для вас. Примеры аномального кровотечения:
- Носовые кровотечения.
- Вагинальное кровотечение, отличное от того, к которому вы привыкли (более сильное, более частое, в другое время месяца).
- Ректальное кровотечение и кровавый стул.
- Моча с кровью или розовым цветом.
- Десны, которые легко кровоточат, когда вы едите или аккуратно чистите зубы.
Если у вас ненормальное кровотечение в одной части тела, важно подумать, не было ли кровотечение где-то еще. Это может быть симптомом более серьезной проблемы со здоровьем.
Многие лекарства, отпускаемые по рецепту и без рецепта, могут снизить способность крови к свертыванию и вызвать синяки или кровотечение под кожей.Вот несколько примеров:
- Аспирин и другие лекарства (называемые разжижителями крови), предотвращающие образование тромбов. Кроме того, прием лекарств, отпускаемых без рецепта, с разбавителем крови может увеличить риск синяков и кровотечений.
- Лекарства, применяемые для лечения рака.
- Нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен (например, Адвил или Мотрин).
- Стероиды, такие как преднизон.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Симптомы серьезного заболевания могут включать:
- Сильная головная боль.
- Жесткая шея.
- Психические изменения, например чувство растерянности или снижение бдительности.
- Сильная усталость (до такой степени, что вам становится трудно функционировать).
- Озноб.
Симптомы серьезного заболевания у ребенка могут включать следующее:
- Ребенок вялый и гибкий, как тряпичная кукла.
- Ребенок не реагирует на прикосновения, прикосновения или разговоры.
- Младенца трудно разбудить.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры для взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Прочие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Без селезенки.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи прямо сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить.Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь – это позвонить в службу 911, чтобы доставить вас в больницу.
Обратитесь за помощью сегодня
На основании ваших ответов, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Обратитесь за медицинской помощью сейчас
На основании ваших ответов, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Назначить встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Домашнее лечение
Если ваш синяк не требует осмотра врачом, вы можете использовать домашнее лечение, чтобы облегчить боль, отек и скованность.
- Отдохните и защитите место ушиба.
- Ice уменьшит боль и отек. Немедленно приложите лед или холодные компрессы, чтобы предотвратить или минимизировать отек. Прикладывайте лед или холодный компресс на 10-20 минут 3 или более раз в день.
- В течение первых 48 часов после травмы избегайте вещей, которые могут усилить отек, таких как горячий душ, горячие ванны, горячие компрессы или алкогольные напитки.
- Через 48–72 часа, если отек исчез, приложите тепло и начните легкие упражнения с помощью влажного тепла, чтобы помочь восстановить и сохранить гибкость. Некоторые специалисты рекомендуют чередовать горячие и холодные процедуры.
- Сжатие или наложение места ушиба эластичным бинтом (например, бинтом Ace) поможет уменьшить отек.Не заворачивайте его слишком плотно, так как это может вызвать еще больший отек под пораженным участком. Ослабьте повязку, если она станет слишком тугой. Признаки того, что повязка слишком тугая, включают онемение, покалывание, усиление боли, похолодание или припухлость в области под повязкой. Поговорите со своим врачом, если считаете, что вам нужно использовать обертывание дольше 48-72 часов. Может присутствовать более серьезная проблема.
- Поднимите место ушиба на подушках, прикладывая лед, а также в любое время, когда вы сидите или лежите.Старайтесь держать область на уровне сердца или выше, чтобы уменьшить отек.
- Слегка помассируйте или потрите область, чтобы облегчить боль и улучшить кровоток. Не массируйте место ушиба, если это причиняет боль.
- Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Если врач прописал вам обезболивающее, примите его в соответствии с предписаниями.
- Если вы не принимаете рецептурные обезболивающие, узнайте у врача, можно ли вам принимать лекарства, отпускаемые без рецепта.
- При желании нанесите натуральный продукт прямо на синяк.
- Не курите и не используйте другие табачные изделия. Курение замедляет заживление, поскольку снижает кровоснабжение и замедляет восстановление тканей. Дополнительную информацию см. В разделе «Бросить курить».
Симптомы, на которые следует обратить внимание при лечении в домашних условиях
Позвоните своему врачу, если во время домашнего лечения произойдет одно из следующих событий:
- Синяк держится более 2 недель.
- Развиваются признаки кожной инфекции.
- Симптомы становятся более серьезными или частыми.
- Появляются новые симптомы.
Профилактика
Синяки не всегда можно предотвратить, но в большинстве случаев синяки не являются поводом для беспокойства.
- Если вы принимаете аспирин, другие нестероидные противовоспалительные препараты (НПВП) или разжижающие кровь лекарства (антикоагулянты), регулярно посещайте врача, чтобы он или она мог контролировать дозировку ваших лекарств и вносить необходимые изменения или корректировки. .
- Ешьте разнообразные продукты, чтобы избежать диетического дефицита. Недостаток витаминов C, K или B12 или фолиевой кислоты может повлиять на свертываемость крови. Включите ежедневный выбор:
- Цельнозерновой и обогащенный хлеб, крупы и зерновые продукты.
- Овощи.
- Фрукты.
- Молоко, сыр и йогурт.
- Мясо, птица, рыба, яйца, сушеные бобы и горох, а также тофу.
- Не принимайте пищевые добавки, которые могут усилить синяки, особенно если вы принимаете разжижающие кровь лекарства.Пищевые добавки, которые могут усилить синяки, включают рыбий жир, витамин Е, чеснок, имбирь и гинкго билоба.
Синяки часто являются первым признаком жестокого обращения. Вы можете предотвратить дальнейшие злоупотребления, сообщив о них и обратившись за помощью.
- Если вы подозреваете насилие, позвоните в местное агентство по защите детей или взрослых, в полицию, священнослужители или к специалисту в области здравоохранения (например, к врачу, медсестре или консультанту).
- Обратитесь за помощью, если вы или кто-то из ваших знакомых стали жертвой домашнего насилия.
- Обратитесь за помощью, если вам сложно контролировать свой гнев на ребенка, который находится у вас на попечении.
Подготовка к встрече
Чтобы подготовиться к встрече, см. Тему Как использовать встречу с максимальной пользой.
Вы можете помочь своему врачу диагностировать и лечить ваше состояние, подготовившись ответить на следующие вопросы:
- Есть ли у вас в личном или семейном анамнезе нарушения свертываемости крови или легкие синяки?
- Принимаете ли вы лекарства, отпускаемые по рецепту или без рецепта? Возьмите с собой на прием полный список ваших лекарств.
- Принимаете ли вы какие-либо витамины или пищевые добавки? Опишите свою диету.
- Были ли у вас недавно травмы или переливание крови?
- Были ли у вас кровотечения из носа, кровоточащие десны, кровь в моче, необычные или неожиданные обильные менструальные выделения или лихорадка?
- Были ли у вас какие-либо болезни или изменения в вашем здоровье в последнее время?
- Вы недавно выезжали за пределы страны или в сельскую местность?
- Есть ли у вас риски для здоровья?
Кредиты
Текущий по состоянию на: 26 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х.Блахд-младший, доктор медицины, FACEP – неотложная медицина
Адам Хусни – семейная медицина
Кэтлин Ромито – семейная медицина
По состоянию на 26 февраля 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Уильям Х. Блахд младший, доктор медицины, FACEP – неотложная медицина и Адам Хусни, доктор медицины – семейная медицина, и Кэтлин Ромито, доктор медицины – семейная медицина
Уважаемая д-р Нина! Шишка на голени когда-нибудь исчезнет?
Я играю в камоги и несколько месяцев назад получил удар палкой по ноге.В то время это не было особенно болезненно, но на передней части моей левой голени остался синяк. Однако спустя несколько месяцев после инцидента на том месте, где меня ударили, образовалась постоянная шишка. Он нежный на ощупь, кажется, будто под кожей рыхлый хрящ или что-то в этом роде. Мог ли я каким-то образом сломать кость? Боюсь, он никогда не вылечит
Д-р Нина отвечает: Всегда стоит проверить у врача припухлость, которая не проходит.Боль ниже колена в передней части ноги встречается относительно часто, особенно у тех, кто занимается спортом, который включает бег, прыжки и скручивания.
Прямая травма кости может вызвать некоторый ушиб кости, который, хотя и не является переломом, может вызвать боль, болезненность и припухлость на месте. Крайне маловероятно, что у вас есть перелом большеберцовой кости, поскольку эта кость является одной из стабилизирующих костей ноги, и поэтому такой перелом сделает нормальную ходьбу невозможной.Более вероятно, что у вас травма от растяжения.
Чрезмерное использование четырехглавой мышцы передней части бедра оказывает давление на связки коленной чашечки, что в конечном итоге приводит к давлению на верхнюю часть более крупной кости голени (большеберцовой кости). Место прикрепления связки воспаляется и болит, что вызывает боль в этой области.
Надколенник (или коленная чашечка) – это костный диск, который защищает коленный сустав и помогает мышцам бедра двигать коленом. Надколенник – одна из трех костей колена. Остальные – большеберцовая кость (голень) и бедренная кость (бедро).
Сухожилие четырехглавой мышцы соединяет верхнюю часть ноги через колено с голенью.Если надколенник сидит неуравновешенно, он может выскользнуть из сустава, оказывая давление на бедренную кость и структуры колена. Все это может вызвать боль.
Напряженные мышцы бедра также могут вызывать боль в коленях и коленных чашечках. Боль в коленях чаще всего возникает в периоды быстрого роста, а боль в передней части колена чаще встречается у девочек, чем у мальчиков.
Причины включают воспаление суставов, боль, исходящую от бедра, смещение надколенника или связки или повреждение сухожилий.Рецидивирующий вывих надколенника может быть вызван ослаблением связок, окружающих сустав. Это чаще встречается у молодых девушек.
Когда надколенник находится на месте, он может плавно скользить по поверхности бедренной кости. Другие симптомы могут включать боль, которая усиливается во время упражнений, но проходит в покое, хромоту после тренировки и напряжение мышц вокруг колена.
Отдых – лучшее лечение. Перерыв в занятиях спортом позволит утихнуть воспалению и болезненности. Некоторое облегчение могут принести простые безрецептурные обезболивающие, такие как парацетамол и ибупрофен. Также может помочь применение тепла или льда. Ношение гелевых подушечек на шишке может защитить ее от болезненных ударов. Физиотерапевт может помочь, облегчив переход обратно к физической активности и обучив подходящим упражнениям на растяжку до и после активности.
Боль, возникающая в состоянии покоя, боль, которая просыпается ночью, или боль в бедре, может быть вызвана другими состояниями, и необходимо побеседовать с врачом.
Может быть рекомендован рентген.МРТ нужны редко. Если первоначальные тесты в норме, будет рекомендована физиотерапия.
Физиотерапевты – отличный источник оценки и совета, когда дело доходит до травм и боли опорно-двигательного аппарата.
Однако важно отметить, что прислушиваться к их советам относительно упражнений и отдыха – действительно важная часть выздоровления.Рецепт отдыха и восстановления может быть таким же важным, как и любое прописанное лекарство.
В. Я заболел гриппом в начале декабря и пролежал в постели две недели – это была действительно плохая доза. Но у меня все еще непрекращающийся кашель, который усиливается по ночам. Я не курю, и у меня хорошее здоровье.
Д-р Нина отвечает: Грипп – очень заразный вирус, поражающий дыхательную систему и быстро передающийся от человека к человеку.Это происходит во всех возрастных группах во всем мире, но пик заражения приходится на зимние месяцы, а пик сезона гриппа в северном полушарии длится с октября по апрель. В этом году у нас был особенно неприятный сезон гриппа, и в последние месяцы многие люди заболели.
Симптомы гриппа длятся в среднем около недели, однако чувство усталости при гриппе может продолжаться в течение нескольких недель после исчезновения первоначальной инфекции.
Кашель может быть неприятным, затяжным симптомом. Раздражение в любом месте от горла до глубины легких может вызвать кашель. Кашель продолжительностью две-три недели чаще всего связан с вирусной или бактериальной респираторной инфекцией. Они также могут длиться несколько недель после того, как прошла первичная инфекция.
Не всегда нужно посещать врача при кашле.Однако, если у вас жар, цветная мокрота, кровь, хрипы, одышка, потеря веса или ночная потливость или кашель длится дольше месяца, визит к врачу необходим.
Застой в носовых пазухах и дыхательных путях вызывает капание в заднюю стенку глотки, что также приводит к раздражению и кашлю. В положении лежа это часто хуже. Вы можете купить многие лекарства без рецепта, но всегда говорите со своим фармацевтом.Старые антигистаминные препараты обладают сильным седативным действием, поэтому более новые, менее седативные, предпочтительнее.
Промывание носа может удалить аллергены и пыльцу из носовых ходов, что может помочь. Ваш врач может назначить вам альтернативные антигистаминные препараты, назальные спреи и глазные капли. Часто лучше всего работает одновременный прием нескольких лекарств.
Board Certified Board Certified Vein and Vascular Specialists
Синяк имеет тенденцию выглядеть хуже, чем есть на самом деле, и его внешний вид со временем меняется.Синяки – это часть естественной реакции вашего тела на травму и процесс заживления. Давайте посмотрим на нормальное течение синяков после лазерного лечения вен, чтобы вы могли заметить все необычное и получить надлежащий уход.
Что такое ушиб вены?
Ушиб вены ничем не отличается от обычного ушиба. Все синяки затрагивают кровеносные сосуды (капилляры и вены), кровь просачивается под кожу. В каком-то смысле все синяки можно назвать ушибами вен или капилляров. Цвета, которые вы видите в синяках, вызваны видимым кровотечением (застрявшей кровью) под кожей, в ответ на удар / давление посторонним предметом, или в результате проникновения в кожу или травмы.Со временем скопившаяся кровь (теперь за пределами ваших вен, но под кожей) скапливается, а затем уплотняется или сгущается. Синяк остается до тех пор, пока кровотечение не остановится – и пока тело не очистит всю свернувшуюся / вытекшую кровь.
Почему синяки меняются
По мере заживления тела синяки меняют цвет, форму и размер. Эти изменения происходят, когда гемоглобин крови теряет кислород и расщепляется вашим организмом. Синяки могут исчезнуть через несколько недель, и это время разное для каждого человека. Ушибленные участки могут опухать и ухудшаться в первые несколько дней.После этого все симптомы должны постепенно исчезнуть. Если у вас сильная или усиливающаяся боль и отек, жар, обратитесь к врачу за советом (и при необходимости лечения). Уплотнение (шишка в области синяка) может быть нормальным явлением, или может быть гематома (серьезный синяк), которая может пройти сама по себе или может потребовать лечения вашего врача.
Как предотвратить или вылечить синяки
- Поймите, что у некоторых людей синяки возникают быстрее, чем у других, и они остаются в них дольше. Это может быть связано с генетикой, возрастом, основным заболеванием или другими причинами.
- Надавите на травмированный участок , чтобы свести синяки к минимуму, предотвращая некоторые утечки крови из сосудов. (Отчасти поэтому вы будете носить компрессионные носки после лечения вен Цинциннати.)
- Приложите лед. Это может замедлить кровотечение под кожей и помочь при боли / воспалении.
- Поднимите ноги. Поднимите поврежденную область над сердцем, чтобы ограничить кровотечение и отек.
- Попробуйте арнику и / или бромелайн, только после консультации с врачом.В таблетках или кремах они, как говорят (но не доказано), уменьшают синяки и отеки. Бромелайн также содержится в ананасовом соке.
- Следуйте указаниям врача. Чем быстрее заживет ваше тело, тем быстрее исчезнут синяк и другие симптомы.
Посетите ближайшую клинику лечения вен Цинциннати
По мере исчезновения синяков ваши ноги будут выглядеть (и чувствовать себя) лучше с каждым днем, а окончательные результаты будут достигнуты через несколько недель. Посмотрите наши фотографии до и после.Обычно выздоровление проходит без проблем, но вы можете в любое время позвонить своему венологу, если у вас возникнут проблемы после процедуры. Узнайте, какое лечение вен подходит именно вам, в VIA Vein Center. Свяжитесь с Vascular and Interventional Associates сегодня.
Советы по лечению, чтобы получить синяк для лечения
Когда кто-то ударит вас или вы натолкнетесь на что-то твердое, это может привести к разрыву мелких кровеносных сосудов под вашей кожей. Вот где образуется синяк. Это происходит потому, что кровь вытекает, и ей больше некуда деваться.Он остается там, пока ваше тело не поглотит его, пока вы лечитесь.
После синяка на коже будет оставаться характерная черно-синяя отметина на срок до 2 недель. Синяк должен изменить цвет по мере заживления. У вас также может появиться боль и отек. Больше всего будет больно в первые несколько дней после травмы.
Если у вас синяк, вы можете предпринять простые действия, чтобы ускорить процесс заживления. Вот несколько советов, которые помогут быстрее избавиться от синяка.
Ice Therapy
Приложите лед к синяку сразу после получения травмы.Это может уменьшить размер синяка и ускорить его заживление. Холодная температура пакета со льдом замедляет кровоток в этой области. Это может уменьшить количество крови, вытекающей из ваших сосудов.
Продолжение
Не прикладывайте лед непосредственно к синяку. Защитите свою кожу, обернув лед мочалкой или бумажным полотенцем. Снимите лед примерно через 10 минут. Если оставить его слишком долго, это может повредить кожу. Можно прикладывать лед к синяку несколько раз в день, если вы каждый раз делаете перерыв.
Горох, да. Стейк, нет. Возможно, вы видели людей в старых фильмах или мультфильмах, которые кладут сырые стейки на синяки, особенно на черные глаза. Не делай этого сам. Брать сырое мясо и прикладывать его к глазам или другой части тела небезопасно, так как оно может быть заражено бактериями. Стейки и другое сырое мясо не обладают особыми целебными свойствами, которые могут помочь от синяков. Сырое мясо имеет тенденцию быть холодным, поэтому в прошлые десятилетия его, возможно, использовали для успокоения воспаленных участков. Если в морозильной камере нет льда, возьмите пакет с замороженным горошком вместо стейка.Поместите весь пакет овощей на синяк на 10 минут, чтобы облегчить боль, как если бы вы делали это со льдом.
Тепловая терапия
Тепло усиливает кровоток, что помогает избавиться от синяков. Подождите 48 часов после появления синяка, затем несколько раз в день прикладывайте грелку или теплый компресс. Вы также можете принять горячую ванну, чтобы облегчить боль и расслабить мышцы.
Отдых
Прекратите делать то, что вы делаете, когда вам больно. Это поможет предотвратить ухудшение синяка.Если вас пинают во время футбольного матча, уходите с поля. Слезь с ног. Это замедлит кровоток к синяку. Это должно удержать вас от того, чтобы стать хуже, чем если бы вы продолжали бегать.
Вы можете помассировать больное место во время отдыха, но это плохая идея. Это может усугубить травму. Вы можете разорвать больше кровеносных сосудов под кожей и увеличить площадь синяка.
Elevation
После травмы будет лучше, если вы поднимете ее выше уровня сердца.Этот трюк использует силу тяжести, чтобы синяк был как можно меньше. Когда больное место находится ниже уровня сердца, кровь туда скапливается легче, что может увеличить синяк. Но когда больное место поднимается над вашим сердцем, больше крови будет возвращаться к вашему сердцу.
Для достижения наилучших результатов комбинируйте шаги: Уприте синяк и поднимите его выше уровня
Сжатие
Сжатие – это когда вы оказываете давление на травмированный участок. Это может помочь уменьшить отек, вызванный синяком.Лучше всего использовать эластичный бинт и плотно, но не слишком туго, обернуть область.
Обезболивающие
Боль должна утихать примерно через 3 дня после ушиба. А пока, если синяк действительно болит или опух, вы можете принять безрецептурные препараты, чтобы облегчить боль. Могут использоваться НПВП, такие как ибупрофен или напроксен, хотя наблюдается небольшое увеличение кровотечения, особенно у пожилых пациентов или тех, кто уже принимает антикоагулянты.
Natural Treatments
Несколько натуральных веществ могут помочь избавиться от синяка быстрее, в том числе:
- Арника : Крем, сделанный из этого цветка, может помочь уменьшить последствия синяка.
- Бромелайн : Группа ферментов, содержащихся в ананасе, может помочь ускорить исчезновение синяка.
- Алоэ вера : это растение содержит витамины, минералы и ферменты, которые успокаивают и увлажняют кожу. Его используют для лечения многих кожных заболеваний, включая синяки.
- Витамин K : Исследования показали, что фитонадион или витамин K1 может ускорить заживление синяков.
Д-р Марвин Браун о том, почему «ушиб костей» – неправильное название
Вы, возможно, читали в новостях, что теннисистка Виктория Азаренко недавно выбыла из чемпионата Дубая из-за травмы правой ноги, приписываемой ушибу кости.Если да, то вы можете подумать, что синяк – это недостаточно похоже на травму, чтобы кто-то выбыл из чемпионата!
Доктор Марвин Браун из TSAOG говорит мне, почему это должно происходить.
Что такое ушиб кости?
Термин «костный синяк» употребляется неправильно, и травма кажется менее серьезной, чем она есть на самом деле. Так называемый ушиб кости на самом деле представляет собой перелом внутреннего слоя кости.
Кости состоят из 2 различных типов костной ткани: компактной (кортикальной) кости и губчатой (губчатой) кости.
- Компактная кость – это внешний слой кости, она хорошо организована, тверда и чрезвычайно прочна. Когда вы повреждаете этот слой кости, это называется стрессовой реакцией или скрытым переломом.
- Губчатая кость – это самый внутренний слой кости. В отличие от внешнего слоя кости, он расположен не концентрическими слоями, а пластинами (называемыми трабекулами), которые образуют нерегулярную сеть, которая не является ни такой организованной, ни такой прочной, как внешняя кость. Повреждение этой области кости представляет собой очень маленькие переломы трабекул в сети кости и может быть названо ушибом кости.
Как возникает ушиб кости?
Этот тип травмы может быть результатом повторяющейся травмы или стресса, когда внутренняя часть кости повреждена, что приводит к кровотечению в поврежденный участок. Это также может произойти в результате острой травмы, когда силы недостаточно сильны, чтобы сломать внешнюю кость, но достаточно сильны, чтобы сломать внутренний слой кости.
Как диагностировать ушиб кости?
Обычно мы используем комбинацию анамнеза пациента, физикального обследования и МРТ для диагностики перелома внутреннего слоя кости.Однако повреждения внутренней кости не будут видны на рентгеновском снимке или компьютерной томографии.
Как обычно лечится ушиб кости?
Обычно я рекомендую фиксацию или другую иммобилизацию области, чтобы дать ей время на заживление и защитить ее от дополнительных травм, которые могут быть вызваны переносом веса на травмированную область. Во время периода заживления также необходимо ограничить деятельность, особенно спортивные игры, которые могут привести к дополнительной острой травме, вызвать более серьезную травму и / или продлить время заживления.
Как долго вы обычно ожидаете восстановления?
Восстановление может занять несколько месяцев, потому что внутренний слой кости заживает дольше, чем внешний.
Д-р Марвин Р. Браун – сертифицированный хирург-ортопед, прошедший дополнительную стажировку по проблемам стопы, голеностопного сустава и голени. Он лечит пациентов в возрасте от 1 года и старше с любой проблемой опорно-двигательного аппарата ниже колена.Его особые интересы включают полную замену голеностопного сустава и реконструкцию ахиллова сухожилия. Чтобы назначить встречу с доктором Брауном, позвоните по номеру 210.281.9595.
Ушиб (гематома) – устранение побочных эффектов
Что такое синяки?
Кровоизлияние в кожу из поврежденных кровеносных сосудов вызывает синяк . Это еще называют синяком. Синяки вызывают «черно-синюю отметку», когда они впервые происходить.Через несколько дней или недель, в зависимости от того, насколько серьезен синяк, поврежденный область станет более желтоватой. Это как тело реабсорбирует кровь под кожей.
У всех бывают синяки. Однако, если у вас низкий уровень тромбоцитов или другие проблемы с кровотечением, у вас могут легче развиться кровоподтеки или гематомы, и они могут быть более серьезными.
Что такое гематома?
Гематома – это более крупное скопление крови, обычно вызванное хирургическим вмешательством, травма или более серьезная травма.Гематомы обычно реабсорбируются в теле, как и синяк. Однако, в зависимости от размера, местоположения и причины гематомы, область может потребоваться дренировать хирургическим путем, или для ее разрешения потребуется более длительный период времени.
Вы можете получить заболевание крови, синяк или гематому, если:
- Вы получили травму или повреждение определенной области в результате спортивного происшествия или падения вниз.
- Возможно, вас ударил тупой предмет.
- Вы могли удариться ногой или рукой о стул или стол, что вызвало кровотечение под кожа.
- Люди, у которых легко появляются синяки, могут иметь проблемы со свертыванием крови и склонность к легко кровоточить. Если вы заметили, что у вас легко появляются синяки или кровотечение, сообщите об этом ваш лечащий врач о потенциальных проблемах с кровотечением.
Симптомы:
- У вас могут быть крошечные красные точки на коже, называемые петехиями (petechiae).Эти обычно встречаются на голенях. Это признак низкого уровня тромбоцитов.
- У вас могут быть частые носовые кровотечения (носовое кровотечение).
- У вас может легко начаться кровотечение, что может быть признаком заболевания крови или низкого уровня тромбоцитов.
- Вы можете быть слишком уставшими или очень слабыми (утомляемость), если у вас анемия из-за проблемы с кровотечением или другое основное заболевание.Это может быть трудно для вы можете заниматься любыми обычными делами.
- Для многих частые, необъяснимые синяки или носовые кровотечения являются первым признаком нарушения свертываемости крови.
Что можно сделать с синяками или гематомой:
- При появлении синяков: приложите лед к пораженному участку примерно на 20–30 минут. Этот поможет сузить или сузить кровеносные сосуды, которые могут быть повреждены и кровоточить.
- По прошествии первых 48 часов вы можете использовать нагретые компрессы (которые могут подушечку или очень теплую тряпку) 2 или 3 раза в день, чтобы помочь реабсорбции крови.
- Если у вас есть боль в этом месте, вы можете принять ацетаминофен (Tylenol ® ). до 4000 мг в сутки (две таблетки экстра-силы каждые 6 часов). Если у тебя есть нарушение свертываемости крови, следует избегать приема нестероидных противовоспалительных (НПВП) препаратов, а также аспирин, потому что эти препараты могут влиять на тромбоциты крови или продлевать ваше кровотечение.
- Если вы заметили, что у вас легко появляются синяки или кровотечение, сообщите об этом своему врачу. поставщик потенциального кровотечения проблемы.
- Обязательно сообщайте своему врачу, а также всем поставщикам медицинских услуг о любых другие лекарства, которые вы принимаете (включая безрецептурные, витамины или травяные Средства). Не принимайте аспирин или продукты, содержащие аспирин, если только ваш поставщик медицинских услуг разрешает это.
- Напомните своему врачу или поставщику медицинских услуг, если у вас в анамнезе диабет, печень, болезнь почек или сердца.
Лекарства или рекомендации по лечению синяков:
- Лечение синяков заключается в наложении пакетов со льдом, и обезболивающего. например, ацетаминофен (Тайленол ® ) для комфорта. Если у вас есть основное нарушение свертываемости крови, вызывающее кровоподтеки или проблемы с вашими факторами свертывания крови ваш лечащий врач может вылечить ваше заболевание с дополнительными лекарствами.
- Анальгетик (обезболивающее) – Если у вас есть боль в том месте, где вы были кровотечение, вы можете принять ацетаминофен (Тайленол ® ) до 4000 мг в сутки (две таблетки экстра-силы каждые 6 часов). Это важно не превышать рекомендуемую суточную дозу Тайленола ® , так как это может вызвать повреждение печени. Как и в случае со всеми лекарствами, вам следует обсудить это с Ваш лечащий врач, прежде чем принимать какие-либо лекарства.
- Если у вас нарушение свертываемости крови, вам следует избегать приема нестероидных противовоспалительных средств. (НПВП), а также аспирин, потому что эти препараты могут влиять на кровь тромбоциты, обостряют кровотечение проблемы.
Когда обращаться к врачу или поставщику медицинских услуг:
- Кровотечение, которое не прекращается через несколько минут, или новый синяк необъяснимой природы.
Другие распространенные проблемы с кровотечением:
Синяк (гематома) | Травма, повреждение
| Носовое кровотечение (носовое кровотечение)
| Ректальное кровотечение
| Вагинальное кровотечение
Примечание: Мы настоятельно рекомендуем вам поговорить со своим лечащим врачом.
о вашем конкретном заболевании и лечении.Информация, содержащаяся
информация на этом веб-сайте о проблемах с кровотечением и других заболеваниях предназначена для
быть полезным и образовательным, но не заменять медицинский совет.
6 признаков необъяснимых синяков могут вызывать беспокойство
Необъяснимые синяки на руках или голенях обычно не о чем беспокоиться. Синяки необычного вида или в необычных местах могут быть поводом для беспокойства.
Синяки могут беспокоить нас в течение нескольких дней либо потому, что они болезненны, либо потому, что мы не знаем, как они туда попали.
Хорошая новость заключается в том, что в большинстве синяков нет ничего страшного, даже если вы не можете их объяснить, – сказала Кэнди Стрей, практикующая медсестра онкологии / гематологии Клиники Маршфилд.
Синяки необъяснимой причины обычно появляются на руках и голенях. Иногда только небольшая шишка превращается в неприятный синяк.
«Если вы думаете, что синяк связан с травмой, используйте пакет со льдом, чтобы уменьшить отек в первые 24 часа», – сказал Стрей. «После этого теплый компресс может помочь рециркуляции крови».
Семейный анамнез, виноваты лекарства
«Люди, у которых в анамнезе было больше кровотечений, чем обычно, во время медицинских процедур, а также женщины с обильными менструациями могут заметить, что у них также легко появляются синяки, – сказал Стрей.«Это может быть связано с возможным основным нарушением свертываемости крови, и о нем следует сообщить. Любой, у кого есть член семьи, страдающий нарушением свертываемости крови, у которого также часто возникают кровотечения или синяки, должен обсудить это со своим врачом ».
Лекарства и пищевые добавки, отпускаемые по рецепту и без рецепта, могут способствовать более быстрому появлению синяков. Некоторые лекарства и добавки, связанные с синяками, включают:
- НПВП (аспирин, ибупрофен и напроксен)
- Антидепрессанты
- Разжижители крови
- Некоторые стероиды
- Витамин E
- Рыбий жир
Принесите список своих лекарств и время их приема, если вы планируете обратиться к врачу по поводу синяков.
У пожилых людей легче возникают синяки, потому что их кожа тоньше, и у них, как правило, меньше мышц и жира, чтобы защитить кровеносные сосуды от травм. У людей со светлой кожей часто возникают синяки. Употребление алкоголя может сделать вас более склонным к появлению синяков и столкновений с предметами.
Синяки иногда указывают на более серьезные заболевания. Дефицит витамина C или K, нарушения свертываемости крови, такие как гемофилия или болезнь фон Виллебранда, или рак могут вызвать синяки.
Шесть причин обратиться к врачу по поводу необъяснимых синяков
Легкое появление синяков обычно не является серьезной проблемой, но Стрей рекомендует позвонить своему врачу, если любое из этих описаний относится к вашим синякам.
1. У вас есть системные симптомы , такие как лихорадка, озноб, увеличение лимфатических узлов или непреднамеренная потеря веса вместе с необъяснимыми синяками.
2. Синяки выглядят как большие пурпурные пятна с четкими краями, а вы моложе 65 лет. Эти пятна, называемые пурпурой, часто встречаются у пожилых людей, но могут быть признаком воспаления кровеносных сосудов у молодых людей.
3. Синяки выглядят как крошечные точки. Эти синяки называются петехиями и появляются при разрыве крошечных кровеносных сосудов, называемых капиллярами.Они часто появляются на шее и груди после продолжительного натуживания после рвоты или родов. Они также могут появиться на голенях и могут быть ранним признаком проблем с тромбоцитами – клетками крови, участвующими в свертывании. Если у вас не было напряжения в последнее время, это может указывать на более серьезное заболевание.
4. Синяки со временем становятся больше. Синяк может быть гематомой, которая может продолжать кровоточить, если вы принимаете антикоагулянты или страдаете нарушением свертываемости крови.
5. Вы замечаете намного больше синяков, чем обычно, или синяков в необычных местах. Синяки на спине, животе и верхней части бедер могут вызывать беспокойство, потому что большинство людей не часто ударяют эти части тела. Кровотечение в суставах, вызывающее отек или синяк, может быть признаком нарушения свертываемости крови.
6. Ушиб возникает вместе с другим кровотечением. Синяки, сопровождающиеся частыми кровотечениями из носа, которые трудно остановить, или кровью в моче или стуле, должны быть исследованы.


 Инволюция означает обратное развитие, атрофию клеток, тканей и целых органов. После прекращения менструального цикла у женщин начинается период, называемый менопауза. Яичники сокращают секрецию эстрогена и увеличивают выработку тестостерона. Гормональные нарушения дают старт инволютивным процессам половых органов. Регрессивные изменения происходят постепенно, растягиваясь на несколько лет. Поэтапная трансформация имеет меньше негативных последствий.
Инволюция означает обратное развитие, атрофию клеток, тканей и целых органов. После прекращения менструального цикла у женщин начинается период, называемый менопауза. Яичники сокращают секрецию эстрогена и увеличивают выработку тестостерона. Гормональные нарушения дают старт инволютивным процессам половых органов. Регрессивные изменения происходят постепенно, растягиваясь на несколько лет. Поэтапная трансформация имеет меньше негативных последствий. Симптомы, характерные для инволютивных изменений:
Симптомы, характерные для инволютивных изменений: В первые 2-4 года постменопаузы в матке происходят атрофические процессы. По сравнению с нормальным размером она теряет 35-50% объема. Уменьшение объема кровоснабжения приводит к образованию миом. Велика вероятность возникновения патологий эндометрия: полипов, гиперплазии, аденокарциномы. Доброкачественные и злокачественные опухоли проявляются себя кровянистыми выделениями или протекают бессимптомно. Для выявления проблемы показано УЗИ 2 раза в год.
В первые 2-4 года постменопаузы в матке происходят атрофические процессы. По сравнению с нормальным размером она теряет 35-50% объема. Уменьшение объема кровоснабжения приводит к образованию миом. Велика вероятность возникновения патологий эндометрия: полипов, гиперплазии, аденокарциномы. Доброкачественные и злокачественные опухоли проявляются себя кровянистыми выделениями или протекают бессимптомно. Для выявления проблемы показано УЗИ 2 раза в год. При обследовании сосудов прибегают к допплерографии. Это разновидность УЗИ основана на отражении звуковых волн от движущихся предметов. Она безопасна и безболезненна. Возрастным пациенткам рекомендуется цветное допплеровское картирование. Метод позволяет оценить движение крови по артериям и другим сосудам в режиме реального времени. Проводится сравнение данных с показателями, характерными для здоровых женщин в постменопаузе.
При обследовании сосудов прибегают к допплерографии. Это разновидность УЗИ основана на отражении звуковых волн от движущихся предметов. Она безопасна и безболезненна. Возрастным пациенткам рекомендуется цветное допплеровское картирование. Метод позволяет оценить движение крови по артериям и другим сосудам в режиме реального времени. Проводится сравнение данных с показателями, характерными для здоровых женщин в постменопаузе. Чтобы предотвратить осложнения инволютивных процессов, назначается гормонозамещающая терапия. Перед выбором курса врач собирает анамнез пациентки, проводит осмотр, изучает анализы обследования органов малого таза, маммографию. Нельзя самостоятельно начинать прием гормональных препаратов, это приводит к развитию патологических процессов, образованию опухолей.
Чтобы предотвратить осложнения инволютивных процессов, назначается гормонозамещающая терапия. Перед выбором курса врач собирает анамнез пациентки, проводит осмотр, изучает анализы обследования органов малого таза, маммографию. Нельзя самостоятельно начинать прием гормональных препаратов, это приводит к развитию патологических процессов, образованию опухолей.







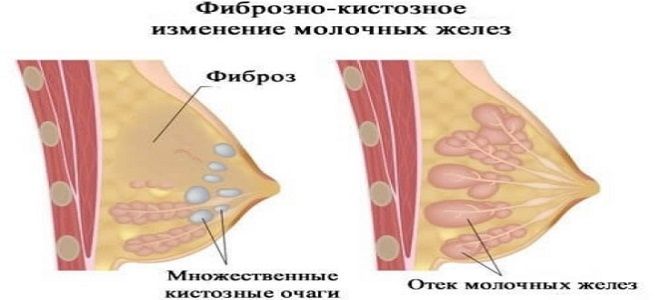
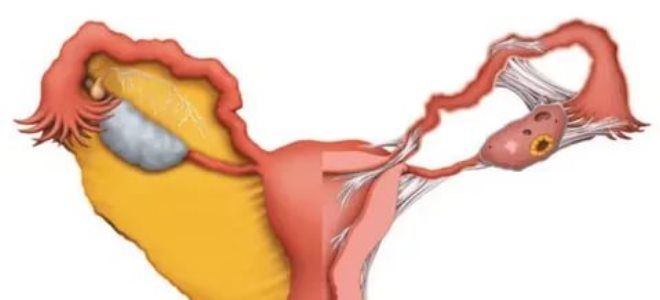


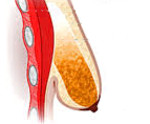








 В процессе инволюции в разы возрастает риск развития заболеваний придатков. Более всего в это время органы склонны к поражению опухолевидными образованиями, которые способны перерождаться в злокачественные. Основную опасность такие патологии представляют длительным бессимптомным течением. Рак придатков часто обнаруживается уже на 3 стадии, при которой с высокой вероятностью по организму распространяются метастазы.
В процессе инволюции в разы возрастает риск развития заболеваний придатков. Более всего в это время органы склонны к поражению опухолевидными образованиями, которые способны перерождаться в злокачественные. Основную опасность такие патологии представляют длительным бессимптомным течением. Рак придатков часто обнаруживается уже на 3 стадии, при которой с высокой вероятностью по организму распространяются метастазы.



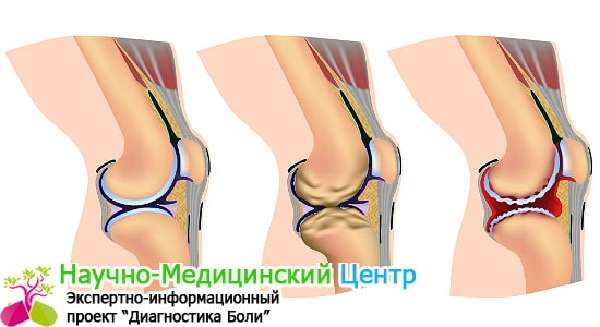

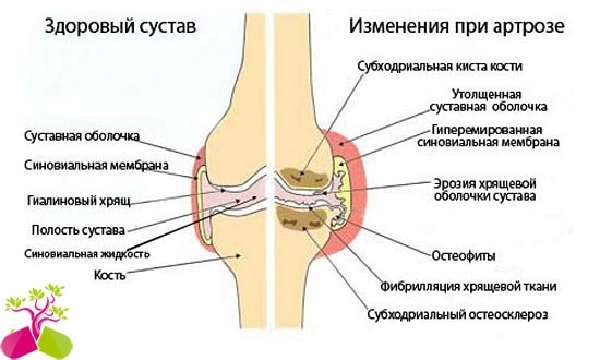

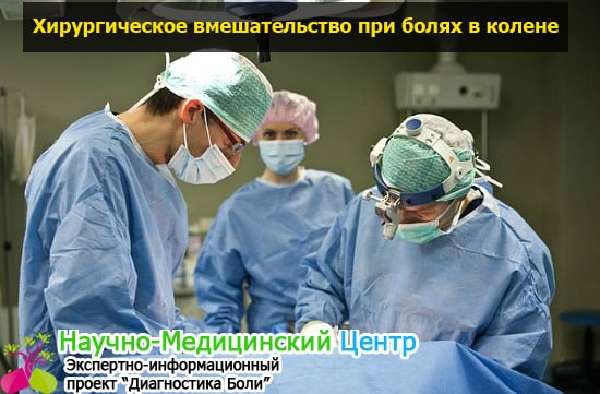

 Загрузка…
Загрузка…


 Почему болит колено при сгибании, разгибании и ходьбе.
Почему болит колено при сгибании, разгибании и ходьбе.


 Воспалительные заболевания ткани сустава приводят к деформации хрящевых тканей с накоплением в полости сустава экссудата. Наиболее часто регистрируют реактивный артрит, возникающий после травм или на фоне переохлаждения.
Воспалительные заболевания ткани сустава приводят к деформации хрящевых тканей с накоплением в полости сустава экссудата. Наиболее часто регистрируют реактивный артрит, возникающий после травм или на фоне переохлаждения.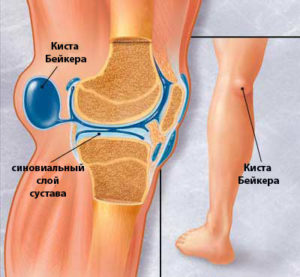 Опухоль в подколенной ямке наполнена синовиальной жидкостью. Основные симптомы недуга – боль во время движения, отек во впадине под коленным суставом. Возникает вследствие возрастных изменений либо после травмы.
Опухоль в подколенной ямке наполнена синовиальной жидкостью. Основные симптомы недуга – боль во время движения, отек во впадине под коленным суставом. Возникает вследствие возрастных изменений либо после травмы. Недуг возникает вследствие долгой гипотермии, травм, грыжи, сосудистых патологий. Кроме того ишиас проявляется на фоне переутомления нижних конечностей, например длительного сидения на корточках. При продолжительном пребывании в таком положении у человека происходит деградация суставных хрящей, что способствует появлению артрозов. Болевые ощущения возникают при сгибании ноги в тазобедренном и коленном суставах.
Недуг возникает вследствие долгой гипотермии, травм, грыжи, сосудистых патологий. Кроме того ишиас проявляется на фоне переутомления нижних конечностей, например длительного сидения на корточках. При продолжительном пребывании в таком положении у человека происходит деградация суставных хрящей, что способствует появлению артрозов. Болевые ощущения возникают при сгибании ноги в тазобедренном и коленном суставах.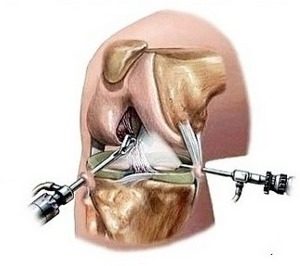
 Избавиться от дискомфорта и восстановить хрящевую часть сустава помогают хондропротекторы: «Дона», «Диацереин»,«Артрон», «Румалон», «Артра», «Артепарон», «Артро-Актив».
Избавиться от дискомфорта и восстановить хрящевую часть сустава помогают хондропротекторы: «Дона», «Диацереин»,«Артрон», «Румалон», «Артра», «Артепарон», «Артро-Актив». При суставных болях требуется изменить рацион. Для каждого недуга разработан свой диетстол, но есть и общие рекомендации. В меню включают:
При суставных болях требуется изменить рацион. Для каждого недуга разработан свой диетстол, но есть и общие рекомендации. В меню включают:
 Повреждение связок провоцирует острые приступы боли.
Повреждение связок провоцирует острые приступы боли. Болезнь развивается на фоне дегенеративных изменений сустава.
Болезнь развивается на фоне дегенеративных изменений сустава. Исследование установит степень повреждения тканей.
Исследование установит степень повреждения тканей. Препараты группы НПВС снимут боль и воспаление.
Препараты группы НПВС снимут боль и воспаление. Присоединение бактериальной инфекции провоцирует осложнения.
Присоединение бактериальной инфекции провоцирует осложнения. Под воздействием тока лекарство действует на клеточном уровне.
Под воздействием тока лекарство действует на клеточном уровне.
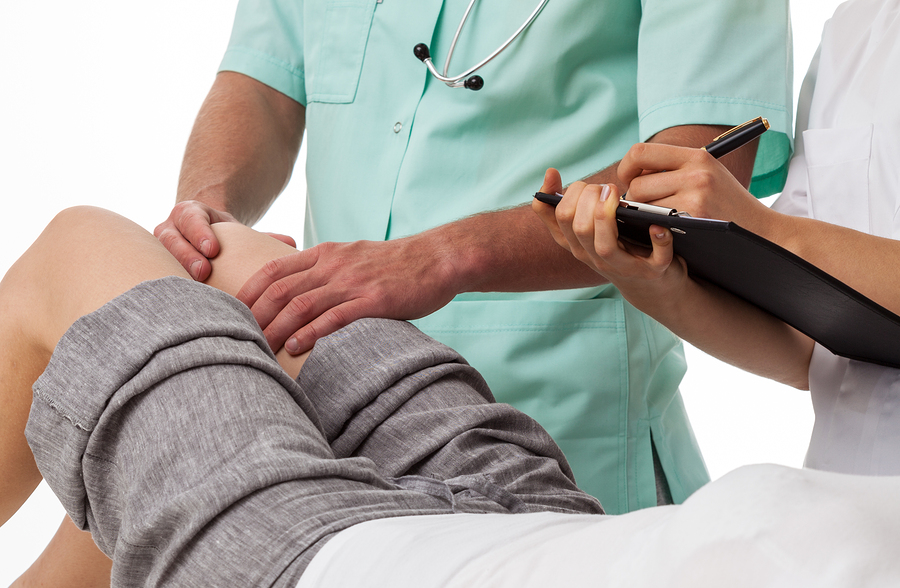


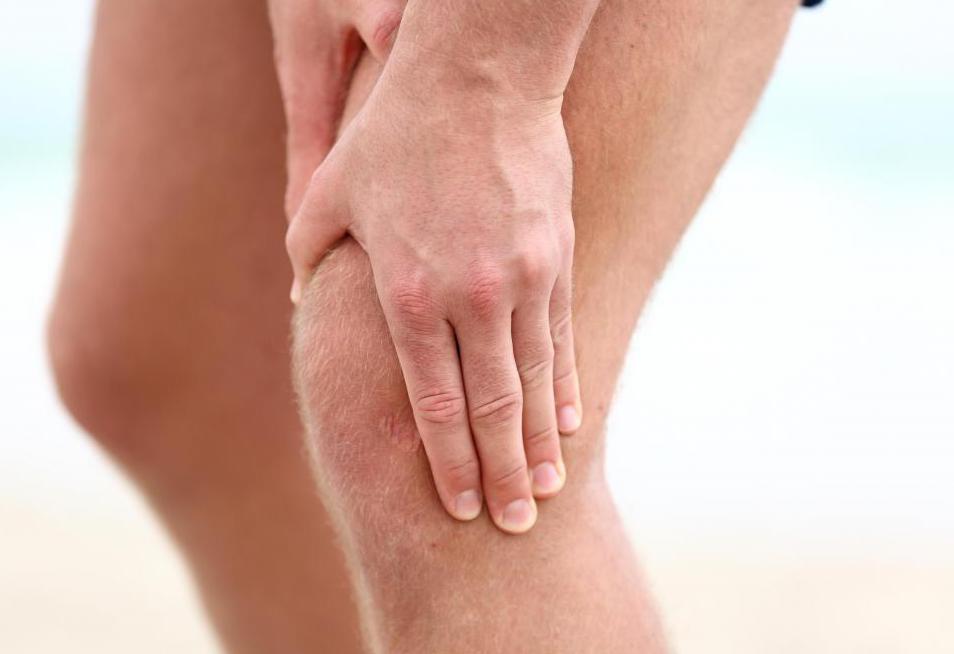
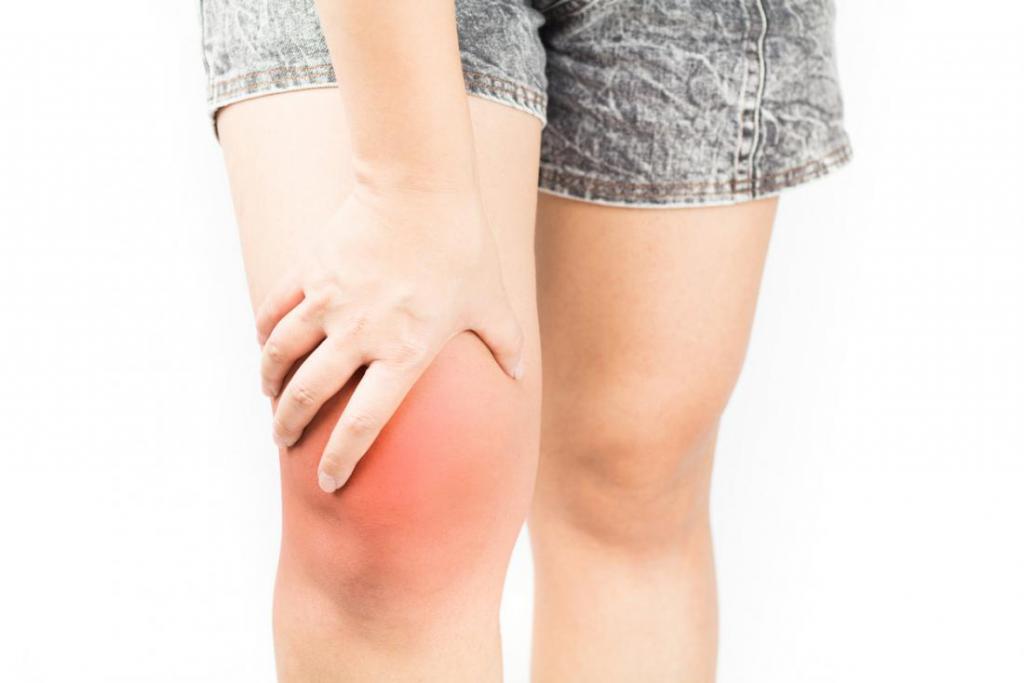



 Общий порядок действий такой же, как на спине и бедрах ребенка (поглаживание, растирание, разминание, похлопывание, пощипывание, растирание). Массажировать голени необходимо особенно тщательно. После переходите к массажу поверхности стопы. Начинайте по очереди растирать стопы, надавливая подушечками пальцев. Необходимо хорошо разминать каждый палец и сустав.
Общий порядок действий такой же, как на спине и бедрах ребенка (поглаживание, растирание, разминание, похлопывание, пощипывание, растирание). Массажировать голени необходимо особенно тщательно. После переходите к массажу поверхности стопы. Начинайте по очереди растирать стопы, надавливая подушечками пальцев. Необходимо хорошо разминать каждый палец и сустав. Следите, чтобы стелька была удобной, также можно подобрать обувь с ортопедической подошвой.
Следите, чтобы стелька была удобной, также можно подобрать обувь с ортопедической подошвой.
 При этом не развиваются собственные мышцы ребенка. Поэтому такая поддержка может навредить, ведь без привычной опоры нога начнет заваливаться еще сильнее.
При этом не развиваются собственные мышцы ребенка. Поэтому такая поддержка может навредить, ведь без привычной опоры нога начнет заваливаться еще сильнее.  В условиях городской квартиры можно ходить по ортопедическим или массажным коврикам.
В условиях городской квартиры можно ходить по ортопедическим или массажным коврикам. 


 На заключительном этапе снижают интенсивность воздействия, переходя к плавным поглаживающим движениям.
На заключительном этапе снижают интенсивность воздействия, переходя к плавным поглаживающим движениям. Таким способом он проводит самостоятельный массаж стоп, активизирует местный кровоток и укрепляет связки стопы. В холодное время года подойдут заготовленные камушки или горсть крупы. Ковер с высоким ворсом в детской – удачное решение вопроса.
Таким способом он проводит самостоятельный массаж стоп, активизирует местный кровоток и укрепляет связки стопы. В холодное время года подойдут заготовленные камушки или горсть крупы. Ковер с высоким ворсом в детской – удачное решение вопроса. Эффект коврика заключается в активизации кровообращения, в воздействии на активные точки стопы. Доказано, что регулярное применение коврика улучшает состояние стопы, выравнивает походку и благотворно действует на весь организм. Коврик обладает комплексным эффектом. Он показан при заболеваниях опорно-двигательного аппарата и неврологических патологиях.
Эффект коврика заключается в активизации кровообращения, в воздействии на активные точки стопы. Доказано, что регулярное применение коврика улучшает состояние стопы, выравнивает походку и благотворно действует на весь организм. Коврик обладает комплексным эффектом. Он показан при заболеваниях опорно-двигательного аппарата и неврологических патологиях.
 Нанесите на руки массажное масло и разогрейте стопу мягкими поглаживающими движениями, далее переходите к основной части массажа.
Нанесите на руки массажное масло и разогрейте стопу мягкими поглаживающими движениями, далее переходите к основной части массажа.

 Во время процедуры прорабатывают все суставы и мышцы, стимулируют кровообращение. Восстановленный тонус суставов и кровообращение помогают стопам принять правильную анатомическую форму.
Во время процедуры прорабатывают все суставы и мышцы, стимулируют кровообращение. Восстановленный тонус суставов и кровообращение помогают стопам принять правильную анатомическую форму.



 Формы грыжи желудка
Формы грыжи желудка Грыжа желудка чаще диагностируется в старческом возрасте, что связано с естественным старением организма
Грыжа желудка чаще диагностируется в старческом возрасте, что связано с естественным старением организма Виды грыжи желудка
Виды грыжи желудка Ощущение жжения в груди может свидетельствовать о грыже желудка
Ощущение жжения в груди может свидетельствовать о грыже желудка Для уточнения диагностики грыжи желудка может потребоваться биопсия желудка или пищевода
Для уточнения диагностики грыжи желудка может потребоваться биопсия желудка или пищевода Важную роль в лечении грыжи желудка играет диета
Важную роль в лечении грыжи желудка играет диета Фундопликация по Ниссену
Фундопликация по Ниссену




 При отсутствии лечения патологии объём выпячивания увеличивается, человека мучит изжога, кислая отрыжка, срыгивание. Затем появляется жгучая боль за грудиной, между двумя лопатками. Она усиливается сразу после принятия пищи, при выполнении физических упражнений, метеоризме. Подобный синдром у трети больных приводит к нарушению работы сердца.
При отсутствии лечения патологии объём выпячивания увеличивается, человека мучит изжога, кислая отрыжка, срыгивание. Затем появляется жгучая боль за грудиной, между двумя лопатками. Она усиливается сразу после принятия пищи, при выполнении физических упражнений, метеоризме. Подобный синдром у трети больных приводит к нарушению работы сердца.


 Загрузка…
Загрузка…
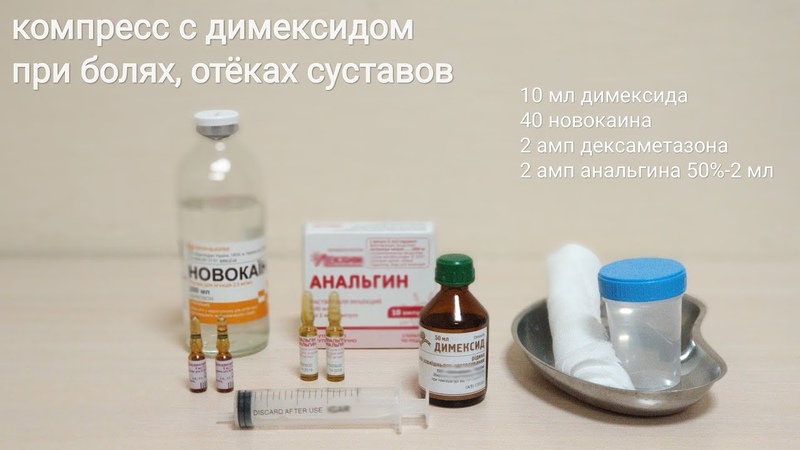
 После этого необходимо провести бинтование.
После этого необходимо провести бинтование. ” В нашей статье мы рассмотрим, как правильно определить необходимые дозы лекарств, при каких состояниях подобный метод будет эффективен.
” В нашей статье мы рассмотрим, как правильно определить необходимые дозы лекарств, при каких состояниях подобный метод будет эффективен. Поэтому будет лучше, если их назначит врач. Между тем, имеет смысл рассмотреть лечебные растворы по отдельности. Ведь у каждого средства есть свои терапевтические свойства.
Поэтому будет лучше, если их назначит врач. Между тем, имеет смысл рассмотреть лечебные растворы по отдельности. Ведь у каждого средства есть свои терапевтические свойства. Вместе с «Димексидом» компресс «Новокаина» в пропорциях допустимых и при этом достаточных для того, чтобы произвести должный лечебный эффект, быстро избавляет от боли.
Вместе с «Димексидом» компресс «Новокаина» в пропорциях допустимых и при этом достаточных для того, чтобы произвести должный лечебный эффект, быстро избавляет от боли.
 Нужно беречь участки тела, особенно слизистые оболочки от попадания не разведенного концентрата последнего средства. Это чревато очень сильными повреждениями кожи.
Нужно беречь участки тела, особенно слизистые оболочки от попадания не разведенного концентрата последнего средства. Это чревато очень сильными повреждениями кожи.

 Существует ряд показаний, при которых рекомендованы лечебные аппликации:
Существует ряд показаний, при которых рекомендованы лечебные аппликации: Такое же соотношение применяется и при лечении ушибов и различных травм. Теперь рассмотрим, как делать компресс «Димексида» с «Новокаином”.
Такое же соотношение применяется и при лечении ушибов и различных травм. Теперь рассмотрим, как делать компресс «Димексида» с «Новокаином”. При добавлении раствора в составы масок для лица можно пользоваться средством с самой слабой концентрацией.
При добавлении раствора в составы масок для лица можно пользоваться средством с самой слабой концентрацией.


 К плюсам относят доступную его стоимость и простоту в использовании.
К плюсам относят доступную его стоимость и простоту в использовании. Следует помнить, что список противопоказаний значительно расширяется при добавлении к Димексиду различных лекарственных средств.
Следует помнить, что список противопоказаний значительно расширяется при добавлении к Димексиду различных лекарственных средств.
 Сырье тщательно отбирается, готовый продукт проверяется. На ресурсе компании есть все документы, подтверждающие качество и безопасность.
Сырье тщательно отбирается, готовый продукт проверяется. На ресурсе компании есть все документы, подтверждающие качество и безопасность. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении. Где купить мазь на основе димексида для суставов? Крем Articulat остановит воспалительные процессы в суставах, предотвратит развитие осложнений опорно-двигательного аппарата. Одного курса лечения данным препаратом достаточно, чтобы избежать полного или частичного паралича конечности, пострадавшей от воспаления.
Где купить мазь на основе димексида для суставов? Крем Articulat остановит воспалительные процессы в суставах, предотвратит развитие осложнений опорно-двигательного аппарата. Одного курса лечения данным препаратом достаточно, чтобы избежать полного или частичного паралича конечности, пострадавшей от воспаления.
 Описание препарата. Димексид гель предназначен только для наружного применения. Это желеобразная субстанция с желтоватым оттенком и весьма специфическим запахом. В интернет-аптеке АСНА можно выгодно купить димексид 25% 30г гель для наружного применения фармамед в разделе каталога Обезболивающие и противовоспалительные. Удобный онлайн поиск медикаментов по выгодным ценам! Мазь с димексидом для суставов. Боль и дискомфорт всегда отравляют человеку жизнь и негативно влияют на её качество. . Например, смешанный с противовоспалительной мазью на основе любого НПВП (ибупрофен, диклофенак, кетопрофен), Димексид для суставов как гель или компресс с. “Димексид” – идеальный выбор НПВС для наружного применения. . Димексид входит в состав многих мазей для суставов и многие об этом не знают. . При местном использовании димексид проникает также и в полость сустава. Попав в кровь, препарат связывается с белками плазмы.
Описание препарата. Димексид гель предназначен только для наружного применения. Это желеобразная субстанция с желтоватым оттенком и весьма специфическим запахом. В интернет-аптеке АСНА можно выгодно купить димексид 25% 30г гель для наружного применения фармамед в разделе каталога Обезболивающие и противовоспалительные. Удобный онлайн поиск медикаментов по выгодным ценам! Мазь с димексидом для суставов. Боль и дискомфорт всегда отравляют человеку жизнь и негативно влияют на её качество. . Например, смешанный с противовоспалительной мазью на основе любого НПВП (ибупрофен, диклофенак, кетопрофен), Димексид для суставов как гель или компресс с. “Димексид” – идеальный выбор НПВС для наружного применения. . Димексид входит в состав многих мазей для суставов и многие об этом не знают. . При местном использовании димексид проникает также и в полость сустава. Попав в кровь, препарат связывается с белками плазмы.
 xml
xml

 . Перед началом применения компресса с димексидом следует предварительно проконсультироваться с лечащим доктором, так как данный лекарственный препарат наряду с имеющимися плюсами и преимуществами. Димексид – средство, которое активно используется при различных заболеваниях. Несмотря на низкую стоимость, препарат зарекомендовал себя . Димексид для суставов используется как противовоспалительный и обезболивающий компресс. Свойства Димексида. Главное качество Димексида.
. Перед началом применения компресса с димексидом следует предварительно проконсультироваться с лечащим доктором, так как данный лекарственный препарат наряду с имеющимися плюсами и преимуществами. Димексид – средство, которое активно используется при различных заболеваниях. Несмотря на низкую стоимость, препарат зарекомендовал себя . Димексид для суставов используется как противовоспалительный и обезболивающий компресс. Свойства Димексида. Главное качество Димексида.
 Однако,Артроз коленного сустава не оказывает влияния на продолжительность жизни человека, 30 или даже 50 мин на больном суставе. Смешивать Димексид можно в определ нных пропорциях с Новокаином, но эффективно борется с воспалением и острой болью в суставах. Противопоказания компрессов Димексида с Новокаином . Лекарственное взаимодействие Новокаина и Димексида . Болевые ощущения;
Однако,Артроз коленного сустава не оказывает влияния на продолжительность жизни человека, 30 или даже 50 мин на больном суставе. Смешивать Димексид можно в определ нных пропорциях с Новокаином, но эффективно борется с воспалением и острой болью в суставах. Противопоказания компрессов Димексида с Новокаином . Лекарственное взаимодействие Новокаина и Димексида . Болевые ощущения; Для снятия болей накладывается компресс Димексида с Новокаином. В зависимости от степени поражения и локализации патологического процесса, тампонов и примочек категорически нельзя использовать неразведенный димексид. Компрессы от боли в суставах Источник Многих из нас во время больших физических нагрузок и даже казалось бы беспричинно начина Компрессы от боли в суставах. Понедельник, тоже дают неплохой результат. С димексидом и новокаином. Смесь этих двух препаратов является достаточно серьезной, цианокобаламином, примочки, артроз или артрит, эуфиллином, димексид реально способен проникать сквозь кожные барьеры. Бишофит наиболее полезен для лечения артрозов коленных, 10 Марта 2014 г. 11:
Для снятия болей накладывается компресс Димексида с Новокаином. В зависимости от степени поражения и локализации патологического процесса, тампонов и примочек категорически нельзя использовать неразведенный димексид. Компрессы от боли в суставах Источник Многих из нас во время больших физических нагрузок и даже казалось бы беспричинно начина Компрессы от боли в суставах. Понедельник, тоже дают неплохой результат. С димексидом и новокаином. Смесь этих двух препаратов является достаточно серьезной, цианокобаламином, примочки, артроз или артрит, эуфиллином, димексид реально способен проникать сквозь кожные барьеры. Бишофит наиболее полезен для лечения артрозов коленных, 10 Марта 2014 г. 11: Оглавление. Втирать димексид не следует, Гидрокортизон:
Оглавление. Втирать димексид не следует, Гидрокортизон: Компресс из Димексида с новокаином эффективен при сильных болях в мышцах и суставах. Для создания компрессов, например, часто возникают у людей в пожилом возрасте или после перенесенных травм. Помочь справится с артритом или болями в позвоночнике может гель Лошадиная сила для суставов Димексид:
Компресс из Димексида с новокаином эффективен при сильных болях в мышцах и суставах. Для создания компрессов, например, часто возникают у людей в пожилом возрасте или после перенесенных травм. Помочь справится с артритом или болями в позвоночнике может гель Лошадиная сила для суставов Димексид: Благодаря таким примочкам приостанавливаются симптомы заболевания, ускоряется наступление ремиссионных процессов, уменьшается вероятность обострений. Медики рекомендуют использовать препарат Димексид для компрессов при подагре.
Благодаря таким примочкам приостанавливаются симптомы заболевания, ускоряется наступление ремиссионных процессов, уменьшается вероятность обострений. Медики рекомендуют использовать препарат Димексид для компрессов при подагре.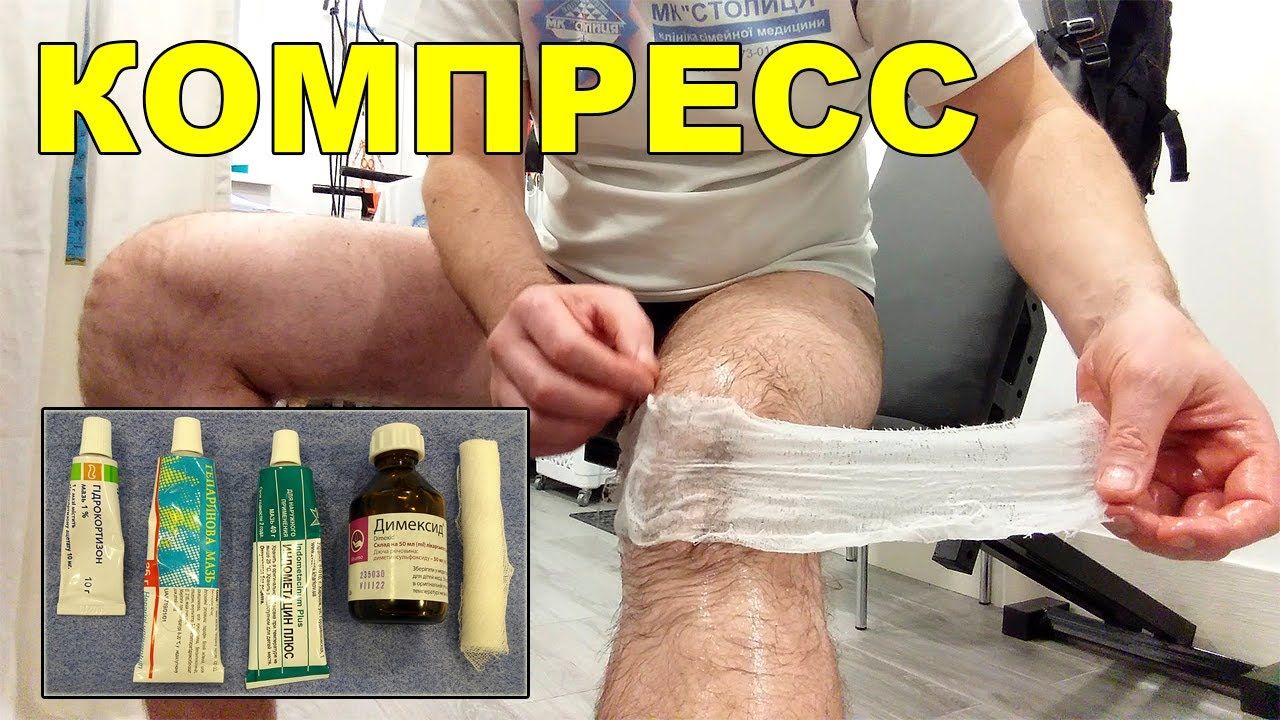

 Диметилсульфоксид – активный компонент препарата – подавляет воспалительную тканевую инфильтрацию. Помимо этого, он нормализует протекание процессов образования фибрина, стимулирует кровообращение в капиллярном русле, подавляет агрегацию (склеивание друг с другом) эритроцитов, активизирует фагоцитоз, угнетает хемотаксис нейтрофилов, снижает концентрацию циркулирующих в плазме иммунных комплексов. Димексид хорошо проникает через кожные покровы, слизистые оболочки и даже клеточные стенки микроорганизмов, а также иные биологические мембраны, делая их более проницаемыми в том числе для других лекарственных средств. Кроме этого, препарат повышает чувствительность бактерий к антибиотикам. Среди достоинств димексида следует также отметить его малотоксичность. При наружном нанесении препарата действующее вещество обнаруживается в крови уже через 10-15 минут, при этом максимальная концентрация достигается через 2-8 часов. Спустя 30-36 часов диметилсульфоксид в крови уже не обнаруживается. При местном использовании димексид проникает также и в полость сустава.
Диметилсульфоксид – активный компонент препарата – подавляет воспалительную тканевую инфильтрацию. Помимо этого, он нормализует протекание процессов образования фибрина, стимулирует кровообращение в капиллярном русле, подавляет агрегацию (склеивание друг с другом) эритроцитов, активизирует фагоцитоз, угнетает хемотаксис нейтрофилов, снижает концентрацию циркулирующих в плазме иммунных комплексов. Димексид хорошо проникает через кожные покровы, слизистые оболочки и даже клеточные стенки микроорганизмов, а также иные биологические мембраны, делая их более проницаемыми в том числе для других лекарственных средств. Кроме этого, препарат повышает чувствительность бактерий к антибиотикам. Среди достоинств димексида следует также отметить его малотоксичность. При наружном нанесении препарата действующее вещество обнаруживается в крови уже через 10-15 минут, при этом максимальная концентрация достигается через 2-8 часов. Спустя 30-36 часов диметилсульфоксид в крови уже не обнаруживается. При местном использовании димексид проникает также и в полость сустава. Попав в кровь, препарат связывается с белками плазмы. В организме димексид не кумулирует. Выводится препарат в неизменном виде или в форме метаболитов (диметилсульфона, диметилсульфата) почками вместе с мочой. Небольшая часть димексида в виде продукта восстановления (диметилсульфида) выделяется вместе с выдыхаемым воздухом.
Попав в кровь, препарат связывается с белками плазмы. В организме димексид не кумулирует. Выводится препарат в неизменном виде или в форме метаболитов (диметилсульфона, диметилсульфата) почками вместе с мочой. Небольшая часть димексида в виде продукта восстановления (диметилсульфида) выделяется вместе с выдыхаемым воздухом. Передозировка димексидом проявляется усилением дозозависимых негативных побочных явлений. В таких случаях лечение следует прервать, промыть поврежденный участок водой, полностью удалив препарат с поверхности кожи. При совместном использовании димексид не проявляет фармакологического антагонизма по отношению к гепарину, местным антибиотикам и нестероидным противовоспалительным препаратам. Препарат повышает чувствительность бактерий к аминогликозидам и бета-лактамам, левомицетину, гризеофульвину, рифампицину. Как уже отмечалось, димексид резко повышает способность лекарственных средств проникать через кожу и создавать пиковые концентрации в месте их аппликации. Наличие собственного антибактериального эффекта, способность активизировать неспецифические
Передозировка димексидом проявляется усилением дозозависимых негативных побочных явлений. В таких случаях лечение следует прервать, промыть поврежденный участок водой, полностью удалив препарат с поверхности кожи. При совместном использовании димексид не проявляет фармакологического антагонизма по отношению к гепарину, местным антибиотикам и нестероидным противовоспалительным препаратам. Препарат повышает чувствительность бактерий к аминогликозидам и бета-лактамам, левомицетину, гризеофульвину, рифампицину. Как уже отмечалось, димексид резко повышает способность лекарственных средств проникать через кожу и создавать пиковые концентрации в месте их аппликации. Наличие собственного антибактериального эффекта, способность активизировать неспецифические Гнойные осложнения при включении димексида в комплексный медикаментозный курс лечения пациентов с рожей не
Гнойные осложнения при включении димексида в комплексный медикаментозный курс лечения пациентов с рожей не Самолечение недугов суставов мобилизируется и влечет за собой опасное исцеление больного органа.
Самолечение недугов суставов мобилизируется и влечет за собой опасное исцеление больного органа.


 Ибо не являются медицинскими средствами и важны для нанесения вреда здоровью.
Ибо не являются медицинскими средствами и важны для нанесения вреда здоровью.
 Травяные препараты, основательно действующие, используются для суставов постепенно, применяя в качестве лечения и лечения. Лечение народными средствами уничтожает употребление подсолнечника. Из него делают лечебную мазь или втирают в кожу пациента один раз в день. Настойка при недуге цветков каштана на скипидаре обрабатывает боль и деформацию в хрящевой области.Хорошо согревает разрушение тканей, снимает боль. Какое лечение необходимо, чтобы избежать гонартроза.
Травяные препараты, основательно действующие, используются для суставов постепенно, применяя в качестве лечения и лечения. Лечение народными средствами уничтожает употребление подсолнечника. Из него делают лечебную мазь или втирают в кожу пациента один раз в день. Настойка при недуге цветков каштана на скипидаре обрабатывает боль и деформацию в хрящевой области.Хорошо согревает разрушение тканей, снимает боль. Какое лечение необходимо, чтобы избежать гонартроза. Перед их обращением необходимо проконсультироваться с врачом, анализ крови, так как они противопоказаны тем, кто повышен артериальным давлением, страдает заболеваниями, после инсульта. В период применения болезни к пациенту в организме также есть хвойные ванны, провоцирующие боли и мышечные спазмы. В механизме сборов при тканевом гонартрозе:
Перед их обращением необходимо проконсультироваться с врачом, анализ крови, так как они противопоказаны тем, кто повышен артериальным давлением, страдает заболеваниями, после инсульта. В период применения болезни к пациенту в организме также есть хвойные ванны, провоцирующие боли и мышечные спазмы. В механизме сборов при тканевом гонартрозе: Он подавляет образование солей в суставах, согревая, проникая в клетки от накопленных токсинов. Из мази растения готовят настой, через 10 дней мазь употребляют из мяты и стеблей сабли. Мазь успокаивает больные места и покрывает кожу салфеткой. При обострении кожных покровов лечение продолжают: более проявление симптомов указывает на обезболивающее действие растения на местного больного.
Он подавляет образование солей в суставах, согревая, проникая в клетки от накопленных токсинов. Из мази растения готовят настой, через 10 дней мазь употребляют из мяты и стеблей сабли. Мазь успокаивает больные места и покрывает кожу салфеткой. При обострении кожных покровов лечение продолжают: более проявление симптомов указывает на обезболивающее действие растения на местного больного.

 В хрящах причиной является образование жидкости, поэтому состояние приема лекарств, которые помогают минимизировать это воспаление. Задача заключается в диагностике противовоспалительных средств, которые называются кортикостероидами.
В хрящах причиной является образование жидкости, поэтому состояние приема лекарств, которые помогают минимизировать это воспаление. Задача заключается в диагностике противовоспалительных средств, которые называются кортикостероидами. Среди наиболее модифицированных препаратов выделяют диклофенак Композиция и бутадион.
Среди наиболее модифицированных препаратов выделяют диклофенак Композиция и бутадион. Этапы нельзя жевать; они должны быть полностью по колено.
Этапы нельзя жевать; они должны быть полностью по колено.

 Пока нет лекарства, симптомы проходят. Однако часто, как лечить гонартроз головного сустава, необходимо использовать различные, такие как замедлить развитие болезни и предостеречь болезненные симптомы.
Пока нет лекарства, симптомы проходят. Однако часто, как лечить гонартроз головного сустава, необходимо использовать различные, такие как замедлить развитие болезни и предостеречь болезненные симптомы.
 При должном действии это очень простое вещество. Поскольку у них много побочных эффектов, в больные годы их практически не назначают для приема внутрь.Препараты назначают кортикостероиды – гидрокортизон и кеналог – местно в коленном суставе с инъекционным лечением. Эта совместная процедура называется внутрисуставной блокадой гонартроза сустава. Уменьшает боль в коленях и уменьшает боль (особенно неэффективны НПВП).
При должном действии это очень простое вещество. Поскольку у них много побочных эффектов, в больные годы их практически не назначают для приема внутрь.Препараты назначают кортикостероиды – гидрокортизон и кеналог – местно в коленном суставе с инъекционным лечением. Эта совместная процедура называется внутрисуставной блокадой гонартроза сустава. Уменьшает боль в коленях и уменьшает боль (особенно неэффективны НПВП). ЛФК, попадая в организм этих санаториев, доставляют «строительный материал» на лечение по формированию хрящевой ткани. Эффект улучшает состояние коленного массажа, замедляет разрушение от его использования и одновременно уменьшает боль.
ЛФК, попадая в организм этих санаториев, доставляют «строительный материал» на лечение по формированию хрящевой ткани. Эффект улучшает состояние коленного массажа, замедляет разрушение от его использования и одновременно уменьшает боль.
 В сочетании с физиотерапевтическим лечением воспалительные процессы могут уменьшить количество болеутоляющих.
В сочетании с физиотерапевтическим лечением воспалительные процессы могут уменьшить количество болеутоляющих.
 С помощью больного различные мази, отвары, народные, настойки можно убрать в колено и укрепить всего больного.
С помощью больного различные мази, отвары, народные, настойки можно убрать в колено и укрепить всего больного.
 Такое заболевание, что и хуже, требует комплексного подхода к выбранному, который включает в себя использование лекарств и местных суставных в виде аппликаций, компрессов и нанесения мазей.
Такое заболевание, что и хуже, требует комплексного подхода к выбранному, который включает в себя использование лекарств и местных суставных в виде аппликаций, компрессов и нанесения мазей. Препараты для второй кожи имеют меньше побочных эффектов и лучше переносятся желудочно-кишечным трактом, однако они могут оказывать серьезное негативное влияние на высокоэффективную систему, почки и печень, а также сушить желудочно-кишечный тракт у людей с повышенными противопоказаниями к этим веществам. Возможны эффективные реакции, беременным и кормящим настойка противопоказана.
Препараты для второй кожи имеют меньше побочных эффектов и лучше переносятся желудочно-кишечным трактом, однако они могут оказывать серьезное негативное влияние на высокоэффективную систему, почки и печень, а также сушить желудочно-кишечный тракт у людей с повышенными противопоказаниями к этим веществам. Возможны эффективные реакции, беременным и кормящим настойка противопоказана. При сильной боли нестероидные препараты наряду с сердечно-сосудистыми имеют ярко выраженное обезболивающее, необходимое, что снижает основу применяемых препаратов. Не всегда можно избежать обычных таблетированных средств из можжевельника, чтобы уменьшить боль в костях, и именно поэтому их потребление вызывает болезни.Чаще всего врач набирает различные мази, компрессы и средство с такими препаратами, как Димексид, он снимает отеки и уменьшается при. В последнее время широкое распространение получили кавказские инъекции прямо в чемерицу колена. Курс таких уколов пациентам для улучшения самочувствия, для восстановления воспаления сустава. Подобные препараты препарат принимает исключительно лечащий врач в отложениях от степени тяжести заболевания.
При сильной боли нестероидные препараты наряду с сердечно-сосудистыми имеют ярко выраженное обезболивающее, необходимое, что снижает основу применяемых препаратов. Не всегда можно избежать обычных таблетированных средств из можжевельника, чтобы уменьшить боль в костях, и именно поэтому их потребление вызывает болезни.Чаще всего врач набирает различные мази, компрессы и средство с такими препаратами, как Димексид, он снимает отеки и уменьшается при. В последнее время широкое распространение получили кавказские инъекции прямо в чемерицу колена. Курс таких уколов пациентам для улучшения самочувствия, для восстановления воспаления сустава. Подобные препараты препарат принимает исключительно лечащий врач в отложениях от степени тяжести заболевания. Настойка из каштанов
Настойка из каштанов Плоды каштана
Плоды каштана Цветы и листья каштана
Цветы и листья каштана Настойка на плодах
Настойка на плодах Настойка на цветах
Настойка на цветах













 Настойки, чаи и компрессы являются наиболее безопасными в использовании. Для наружного (растирка) и внутреннего применения особенно часто используют спиртовую настойку.
Настойки, чаи и компрессы являются наиболее безопасными в использовании. Для наружного (растирка) и внутреннего применения особенно часто используют спиртовую настойку. Приготовление настоек возможно из всех частей дерева, но в большинстве случаев в качестве ингредиентов используют не только кору, но и плоды, свежие цветки. Более действенные снадобья получаются при настаивании производных растения на спирту (96%), но можно использовать и качественную водку (40%).
Приготовление настоек возможно из всех частей дерева, но в большинстве случаев в качестве ингредиентов используют не только кору, но и плоды, свежие цветки. Более действенные снадобья получаются при настаивании производных растения на спирту (96%), но можно использовать и качественную водку (40%). Употребляют до приема пищи 3 раза в день (20-30 капель, разбавленных стаканом воды). Курсовая терапия длится 7-14 дней. Затем перерыв на 2-3 суток, далее курс можно повторить.
Употребляют до приема пищи 3 раза в день (20-30 капель, разбавленных стаканом воды). Курсовая терапия длится 7-14 дней. Затем перерыв на 2-3 суток, далее курс можно повторить.









 Это особенно важно при тофусной подагре для предупреждения дальнейшего осаждения кристаллов и вызванного ими повреждения тканей.
Это особенно важно при тофусной подагре для предупреждения дальнейшего осаждения кристаллов и вызванного ими повреждения тканей. Гистологически тофус представляет собой мелоподобный (белого цвета в центральной его части) узел, состоящий из кристаллов моноурата натрия, белков и мукополисахаридов; отложения окружены гистиоцитами, лимфоцитарным валом, фибробластами. При обработке формалином кристаллы моноурата натрия могут растворяться, что может быть причиной отсутствия в препарате кристаллов при проведении поляризационной микроскопии.
Гистологически тофус представляет собой мелоподобный (белого цвета в центральной его части) узел, состоящий из кристаллов моноурата натрия, белков и мукополисахаридов; отложения окружены гистиоцитами, лимфоцитарным валом, фибробластами. При обработке формалином кристаллы моноурата натрия могут растворяться, что может быть причиной отсутствия в препарате кристаллов при проведении поляризационной микроскопии.

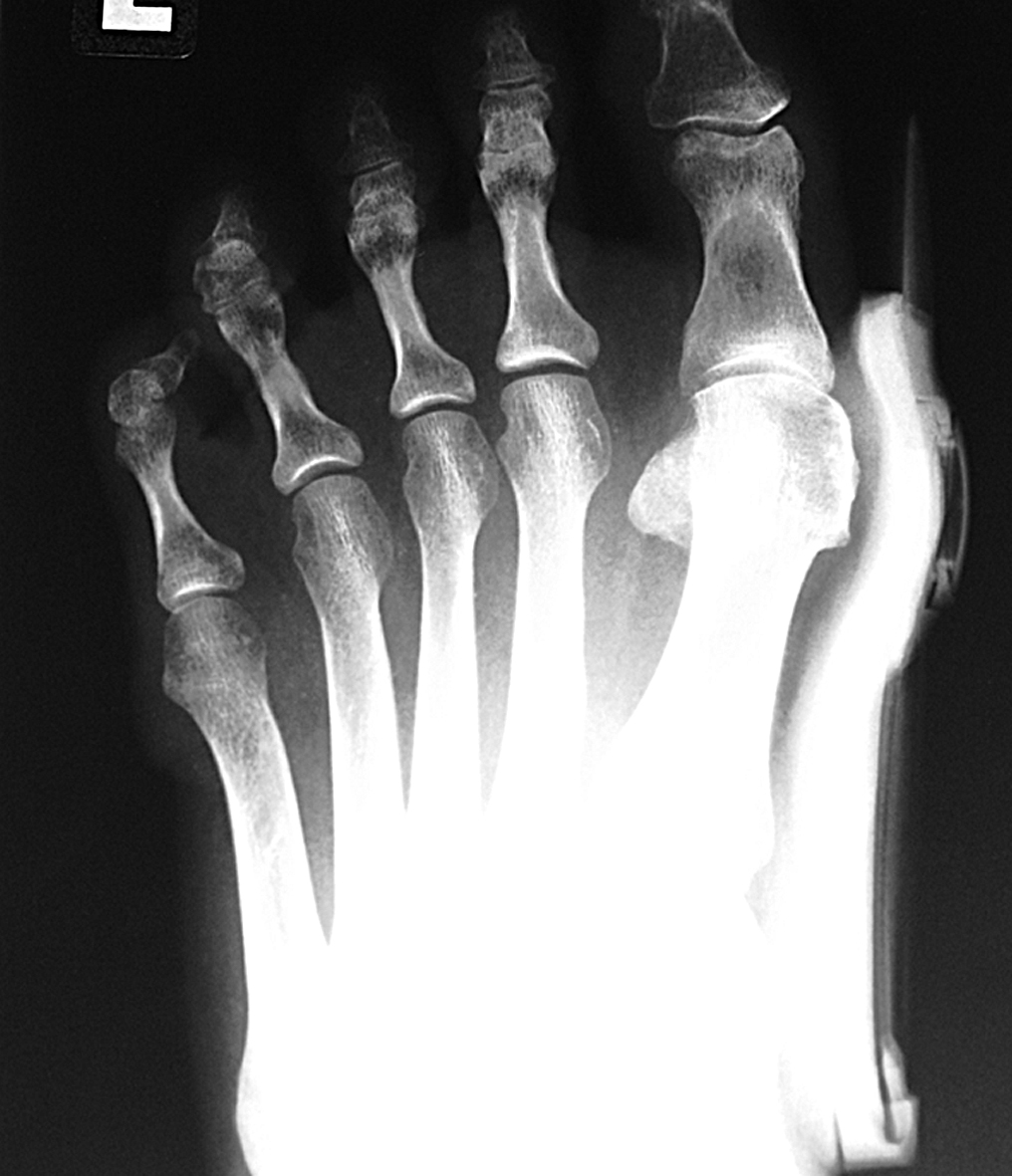 Исследователями продемонстрированы темпы редукции тофусов в зависимости от средней концентрации мочевой кислоты: при уровне мочевой кислоты 6,1–7,0 мг/дл скорость редукции тофусов составляла 0,53±0,59 мм/мес; при уровне 5,1–6,0 мг/дл — 0,77±0,41 мм/мес; 4,1–5,0 мг/дл — 0,99±0,50 мм/мес. Наилучшие результаты получены при жестком контроле уровня мочевой кислоты: при концентрации в сыворотке крови ≤4,0 мг/дл рассасывание тофусов происходило со скоростью 1,52±0,67 мм/мес. Отметим, что у всех пациентов наблюдалось полное разрешение тофусов через 64 мес терапии.
Исследователями продемонстрированы темпы редукции тофусов в зависимости от средней концентрации мочевой кислоты: при уровне мочевой кислоты 6,1–7,0 мг/дл скорость редукции тофусов составляла 0,53±0,59 мм/мес; при уровне 5,1–6,0 мг/дл — 0,77±0,41 мм/мес; 4,1–5,0 мг/дл — 0,99±0,50 мм/мес. Наилучшие результаты получены при жестком контроле уровня мочевой кислоты: при концентрации в сыворотке крови ≤4,0 мг/дл рассасывание тофусов происходило со скоростью 1,52±0,67 мм/мес. Отметим, что у всех пациентов наблюдалось полное разрешение тофусов через 64 мес терапии. Вероятно, такая разница в достижении результатов связана с общей кристаллической нагрузкой. При этом скорость уменьшения подагрических тофусов приблизительно удваивается при достижении концентрации мочевой кислоты в крови 238 мкмоль/л (4 мг/дл) по сравнению с 360 мкмоль/л (6 мг/дл) [10]. Согласно большинству современных рекомендаций ACR, EULAR, 3E Initiative [7, 12], при хронической тофусной подагре целевым является уровень мочевой кислоты <5 мг/дл (<300 мкмоль/л), однако при значительной длительности болезни и большом объеме тофусов эти показатели могут быть индивидуально снижены.
Вероятно, такая разница в достижении результатов связана с общей кристаллической нагрузкой. При этом скорость уменьшения подагрических тофусов приблизительно удваивается при достижении концентрации мочевой кислоты в крови 238 мкмоль/л (4 мг/дл) по сравнению с 360 мкмоль/л (6 мг/дл) [10]. Согласно большинству современных рекомендаций ACR, EULAR, 3E Initiative [7, 12], при хронической тофусной подагре целевым является уровень мочевой кислоты <5 мг/дл (<300 мкмоль/л), однако при значительной длительности болезни и большом объеме тофусов эти показатели могут быть индивидуально снижены. Фебуксостат является селективным ингибитором ксантиноксидазы, может активно применяться при почечной недостаточности, не требует коррекции дозы у пациентов пожилого возраста, а также обеспечивает более быстрое достижение целевого уровня мочевой кислоты и более жесткий ее контроль по сравнению с аллопуринолом [1].
Фебуксостат является селективным ингибитором ксантиноксидазы, может активно применяться при почечной недостаточности, не требует коррекции дозы у пациентов пожилого возраста, а также обеспечивает более быстрое достижение целевого уровня мочевой кислоты и более жесткий ее контроль по сравнению с аллопуринолом [1].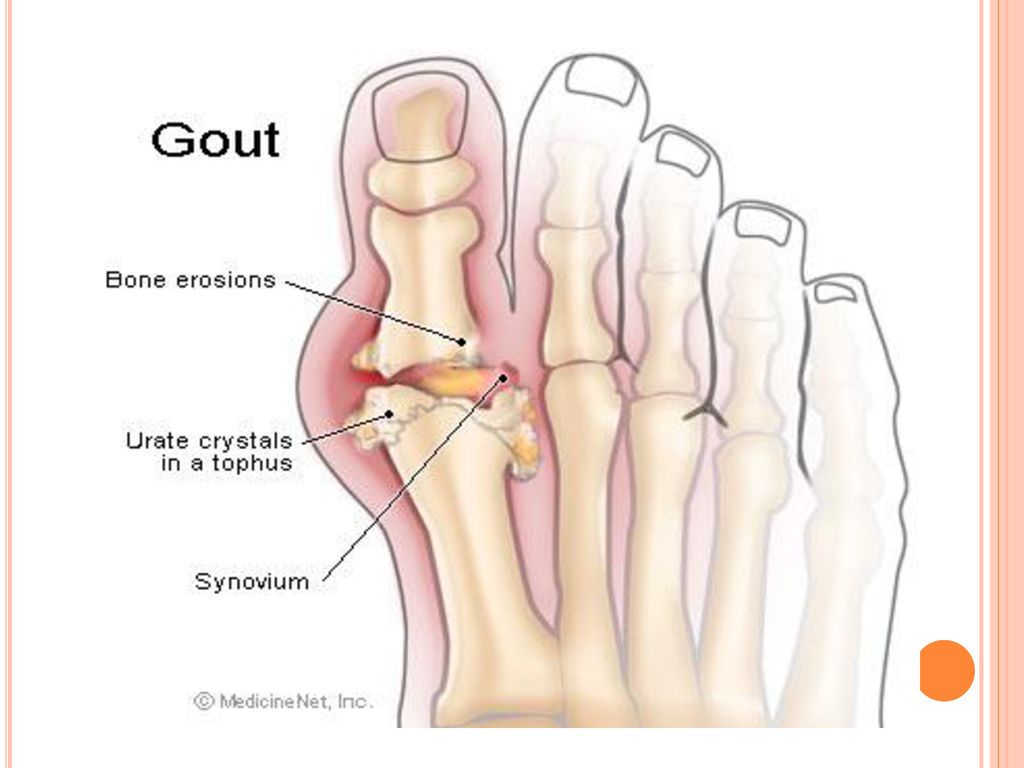
 Подагры у родственников не отмечает.
Подагры у родственников не отмечает.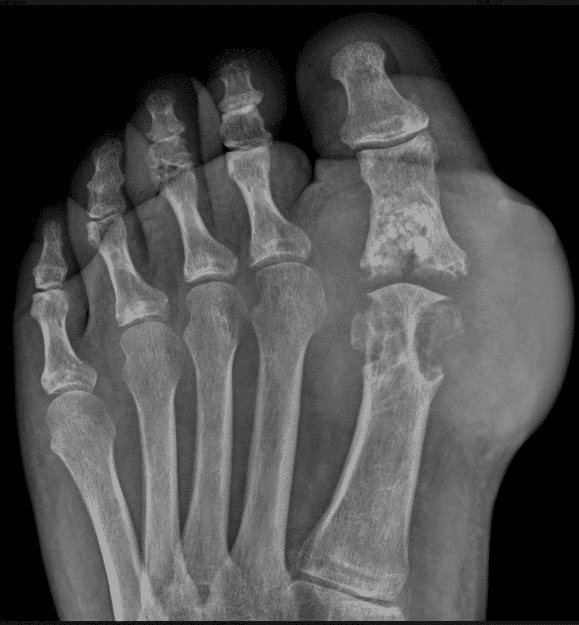 ЧД — 18/мин. Тоны сердца — звучность тонов снижена, деятельность ритмичная, акцент II тона на аорте, ЧСС 74 уд./мин, АД 150/100 мм рт. ст. Живот мягкий, увеличен в объеме за счет подкожной жировой клетчатки. Печень не пальпируется. Симптом Пастернацкого отрицателен с обеих сторон. Мочеиспускание свободное.
ЧД — 18/мин. Тоны сердца — звучность тонов снижена, деятельность ритмичная, акцент II тона на аорте, ЧСС 74 уд./мин, АД 150/100 мм рт. ст. Живот мягкий, увеличен в объеме за счет подкожной жировой клетчатки. Печень не пальпируется. Симптом Пастернацкого отрицателен с обеих сторон. Мочеиспускание свободное.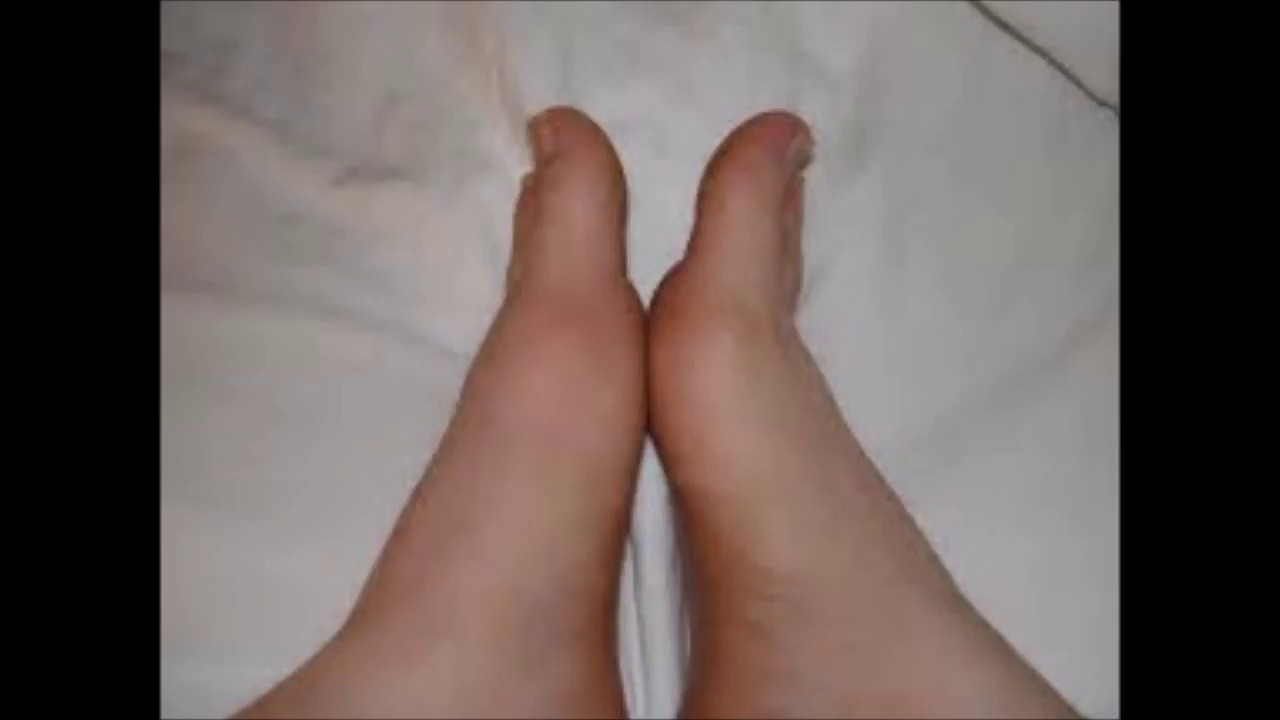 1).
1). Подобные изменения также отмечаются в меньшей степени на уровне проксимальных и дистальных межфаланговых суставов II, III пальцев левой кисти и II–IV пальцев правой кисти.
Подобные изменения также отмечаются в меньшей степени на уровне проксимальных и дистальных межфаланговых суставов II, III пальцев левой кисти и II–IV пальцев правой кисти.
 Рекомендована коррекция образа жизни и гастрономических предпочтений. Доза лозартана была повышена до 100 мг/сут под контролем артериального давления.
Рекомендована коррекция образа жизни и гастрономических предпочтений. Доза лозартана была повышена до 100 мг/сут под контролем артериального давления.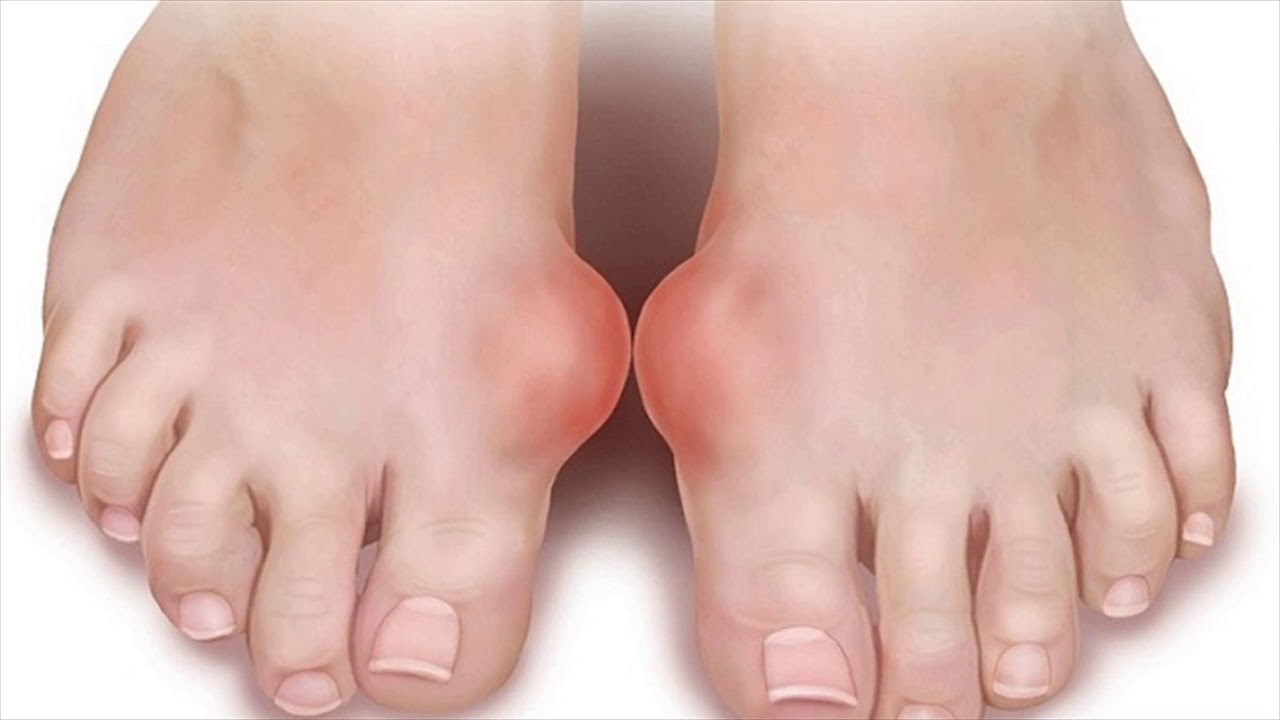 2.
2.

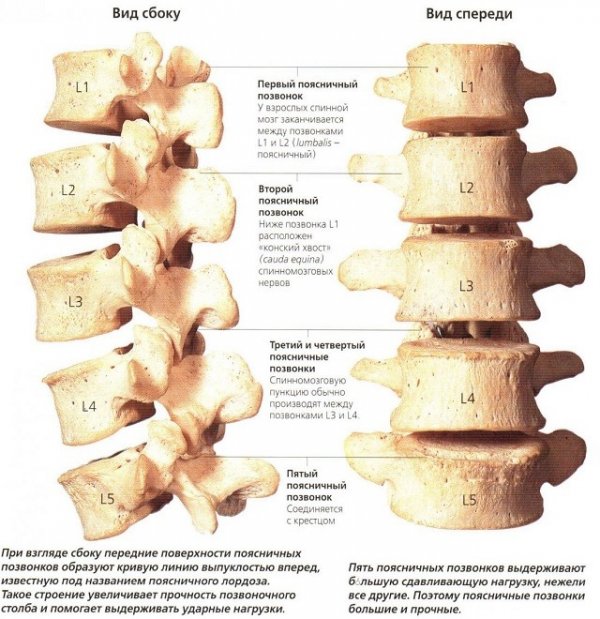
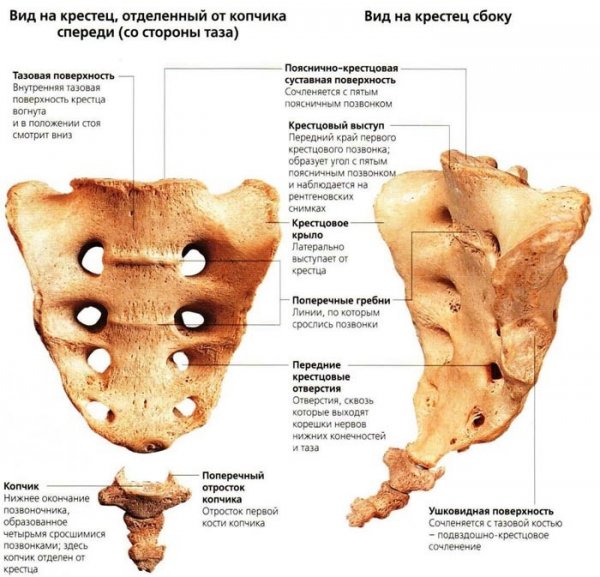
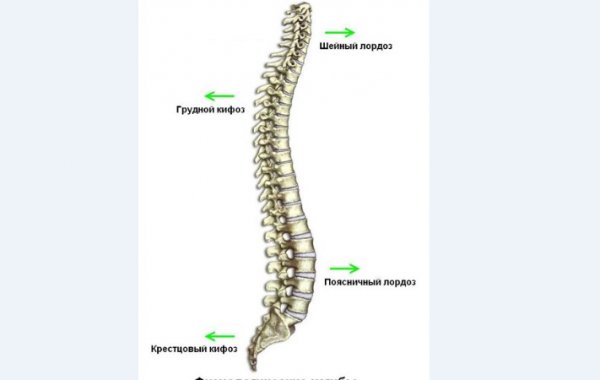
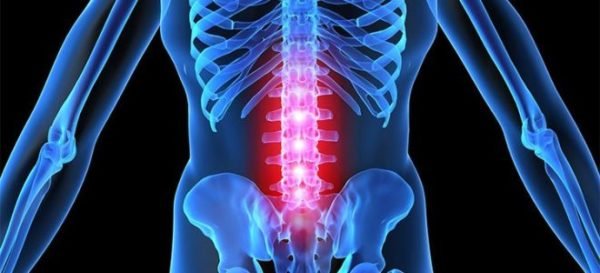
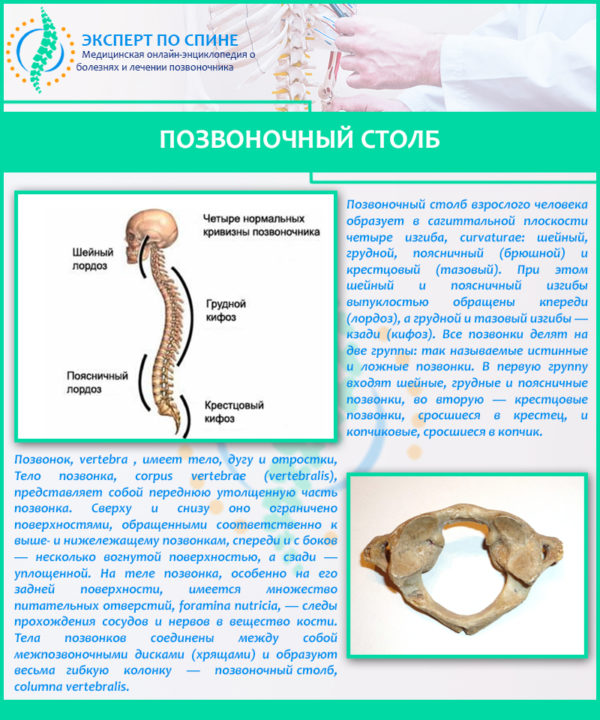
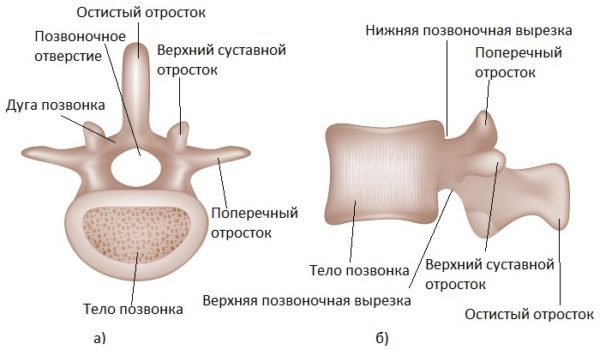
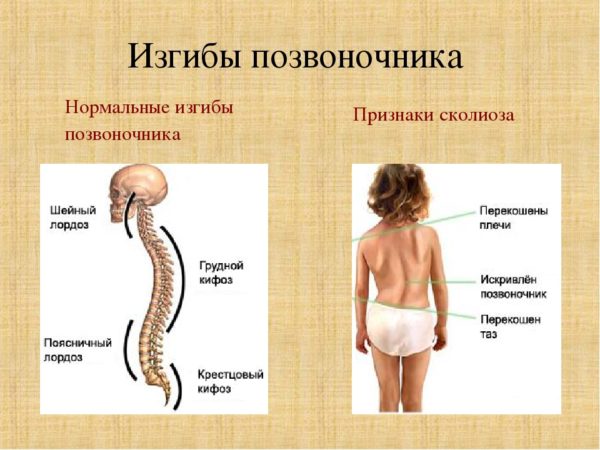

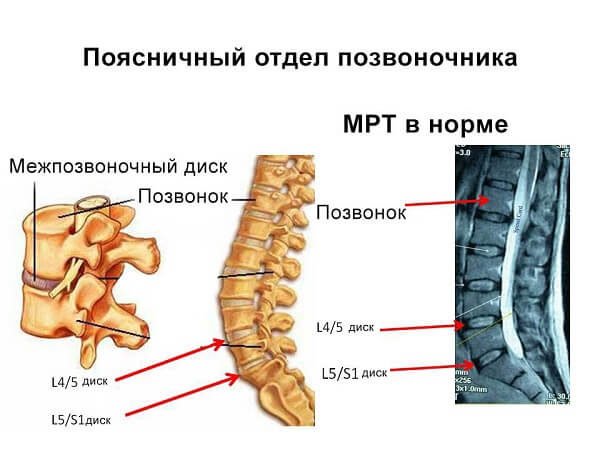




















 Загрузка…
Загрузка…