Какой мед для суставов: Мед для суставов и хрящей: рецепты, как применять – Мед для суставов: полезные свойства, рецепты, противопоказания
Мед для суставов: полезные свойства, рецепты, противопоказания
Мед для суставов — это не только полезное лакомство, но и великолепное лекарство. Он укрепляет организм, улучшает иммунитет и снимает воспаления. Все это позволяет применять его и для лечения самых разных болезней суставов.

Чем полезен мед
Никто не будет спорить с тем, что мед является полезнейшим продуктом для всего организма. Но может ли он помочь больным суставам? Народная медицина считает, что да, поэтому этот продукт активно применяется наружно и внутрь при следующих недугах:
- артриты;
- подагра;
- артрозы коленные или плечевые;
- остеохондроз;
- радикулит;
- бурситы.
Что он дает? Во-первых, снимает воспаления, ведь это антибиотик. Во-вторых, снабжает больные части тела витаминами, микроэлементами и другими веществами. И наконец, он улучшает метаболические процессы, в том числе в суставах. Мед поставляет все лучшее от целебных трав.
Для лечения описанных выше болезней, его лучше разбавлять: так он быстрее дойдет до цели. Во-вторых, нужен «правильный мед». Вам будет нужен горчичный, вересковый, барбарисовый, клеверный или цветочный. Рецептов же есть немало.
Чем раньше обнаружите болезнь, тем будет легче ее лечить. Узнайте о МРТ суставов.
Напитки
Внутрь применять медовые лекарства можно в сочетании их с наружными компрессами и массажами:
- Корица с медом для суставов. Чтобы уменьшить симптомы артрита, 40 г меда растворите в воде (250 мл) с температурой не больше 50 градусов. Добавьте 5 г хорошо измельченной корицы и пейте утром и перед отходом ко сну.
- При артрозе и артрите поможет войти в ремиссию и избежать обострений вот какое средство: в теплой воде (1 стакан) разводим яблочный уксус и пару чайных ложек золотого лакомства. Пьем по стакану на голодный желудок и перед ужином-обедом за половину часа. Напиток не рекомендован при гастритах, гепатитах, кариесе, язве, мочекаменной болезни. Так два месяца, после можно еще месяц пить его только на голодный желудок.
- Сельдерей с медом и лимоном для суставов. При полиартрите выжимаем сок из сельдерея. На половину литра меда нужно столько же сельдереевого сока. Пить месяц по 15-20 мо трижды в сутки. Усилить эффект помогут яблоки, лимон и грецкие орехи внутрь. Сельдерей противопоказан при гастрите.
- Отвариваем горсть брусничных листьев (грамм 30). Настояв треть часа и остудив, добавляем 20 г меда. Пьем как чай.
- Три лимона нарезаем маленькими кубиками и положите в кастрюлю. Сверху залейте тремя литрами кипятка. Когда остынет, положите 50-60 г меда пейте трижды в сутки по 20 г. Это средство улучшает метаболические процессы в суставах и снимает воспаления.
Вода для любых напитков должна иметь температуру не больше 50 градусов. Иначе она убьет все бесценные свойства этого продукта.
Настойки из меда
Такие средства применяются как наружно, для растираний, так и внутрь:
- Мед, вода, болотная ряска (20 г) хорошо промыть и отжать, залить стаканом водки и неделю настоять. После добавить чайную ложку меда и немного кипяченой воды. Пить дважды в сутки по чайной ложке.
- Водка, редька, мед, соль. При артрозе рекомендуют смешать половину стакана водки, столько же сока редьки, стакан меда и 15 мг соли. Настоять несколько дней и принимать по 50 мл на ночь. Эту смесь можно дополнительно втирать в пораженные участки рук и ног.
- Алоэ с медом для суставов. Для приготовления еще одной наружной настойки возьмите сок алоэ (50 мл), водку (400 мл) и 100 граммов меда. Все смешайте в стеклянной банке и две недели настаивайте в темноте. Используйте для компрессов, растираний и массажа.
Компресс из меда для суставов
Действуют быстро, ведь компрессы ускоряют кровообращение и быстро поставляют все лечебные составляющие к больному суставу.
- Растительное масло, мед, горчица. Для компресса согревающего берем по 20 г растительного масла, и столько же мед и горчица от болей в суставах. Для начала растопите мед, после в него нужно добавить другие компоненты. Хорошенько перемешав, в теплом виде нанесите на больные участки тела и покройте пленкой, а затем шерстяной тканью. Держите целую ночь.
- Мед с солью для суставов. Для компресса солевого столовую ложку меда растапливаем на водяной бане и добавляем такой же объем мелкой соли. Выложив на натуральную ткань, приложите к больному суставу и покройте пленкой. Сверху замотайте чем-то шерстяным. Утром промойте теплой водичкой.
- Мед, вода, корица. Две части меда разводим частью кипяченой водички и добавляем грамм 5 корицы в порошке. Втираем в пораженные части ног и рук, утепляем как и обычно и накрываем шерстяной или просто теплой тканью. Утром смойте.
Другое
Помимо всего прочего существует и другие методы лечения:
Медовый массаж
Перед процедурой больные участки разогреваются при помощи грелки. После пять минут кожу растирают с медом и вбивают его руками. Протерев кожу, наложите на нее смазанную медом же х/б ткань. Обмотайте чем-то шерстяным и ждите три часа. После промойте теплой водичкой.

Желатин с медом для суставов
Это вещество питает хрящевые ткани и связки. Для приготовления берем 3-4 г желатина и заливаем холодной водичкой (половина стакана). Через половину суток доливаем еще немного водички и кладем 5 г меда. Принимаем трижды в сутки перед каждой трапезой десять дней подряд. Доза составляет одну столовую ложку.
Ванны с медом
При болях в суставах тоже могут быть довольно эффективны. Хорошенько растопите его на водяной бане и добавьте масло гвоздики, розмарина, каяпута, пихты или сосны, если у вас остеохондроз. При артрозе или артрите подходят масла иссопа, базилика,кедра или фенхеля. Каждого масла добавляем капель по пять. Теперь осталось только перелить все это в теплую ванну.
Противопоказания и побочные эффекты
Мед от боли в суставах не стоит применять при повреждениях кожи и аллергиях. Если вы используете наружные средства, предварительно протестируйте их на аллергию. Большинство внутренних средств с медом нельзя использовать при язве или гастрите, а также болезнях печени и прочих проблемах с ЖКТ.
Массаж и наружные средства нельзя применять при высокой температуре, тромбозах, новообразованиях, гангрене, а также инфекциях и грибках на коже. Средства с лимоном или уксусом не применяются при кариесе. Мед с корицей не рекомендованы при высокой температуре, высоком давлении, после стрессов и приеме антибиотиков.
Мед для лечения суставов смело можно назвать великолепным противовоспалительным средством для ускорения метаболизма в суставах. Тем не менее, используйте его осторожно и не пренебрегайте рекомендациями традиционной медицины.
Также вы можете посмотреть рецепт компресса, который помогает в лечении суставов.
Какой мед для лечения суставов
Уже давно мед используется как одно из первых средств в народной медицине в сочетании с различными ингредиентами для лечения многих патологических состояний. Медовая терапия при заболеваниях суставов дает замечательные результаты при соблюдении всех рекомендаций.
Механизм действия меда и показания
Мед обладает огромным количеством полезных биологически активных ингредиентов, таких как витамины, ферменты и некоторые минеральные вещества. Как народное средство он, наряду с другими продуктами пчеловодства – пчелиным воском, подмором – широко используется в лечении желудочно-кишечного тракта, суставно-мышечного аппарата, гриппа и простуды. Свойства, которыми он обладает:
- Противовоспалительное действие.
- Тонизирующее.
- Общеукрепляющее.
- Бактерицидное.
Показания, при которых благоприятное влияние оказывает медолечение:
- В период возникновения симптомов артрита суставов.
- При артрозе.
- Остеохондроз.
- Радикулит.
- Подагра.
- В качестве ухаживающего компонента в борьбе с проблемами кожи.
В зависимости от происхождения меда можно использовать его в лечении различных патологий организма. Продукт из цветов липового дерева обладает антибактериальным действием, отхаркивающим и противовоспалительным. В связи с таким обширным механизмом действия он хорошо подойдет в терапии насморка, бронхита, заболеваниях желчного пузыря, болезней воспалительного происхождения в желудочно-кишечном тракте.
Чтобы предотвратить возникновение проблем со стороны желудка при применении меда внутрь, необходимо употреблять отвар из сухофруктов.
Лечение цветочными сортами меда подойдет людям с патологией иммунной системы, на которую он оказывает стимулирующее влияние. Продукт донникового происхождения известен своими уникальными противовоспалительным и спазмолитическим эффектами. Он хорошо подойдет при наличии болезней дыхательных путей, головных болей, бессонницы. Благоприятно мед влияет и на почки с кишечником, оказывая мягкое слабительное и мочегонное действие.
Рецепты с медом в лечении суставов
Патологию суставов возможно лечить и не только медикаментозно. Самое главное – это правильно подобранная дозировка меда и его происхождение. Для массажа при болезнях суставов подходит мед только в жидком состоянии, поэтому перед использованием его требует растопить на водяной бане температурой не выше 60˚С. Если превысить эту температуру, то полезных свойств в продукте не останется.
Жидким продуктом необходимо растирать болезненный сустав на протяжении 5 минут, но предварительно его требуется погреть грелкой. По окончании процедуры потребуется ткань желательно из хлопка, смазанная жидким медом и сложенная в 6-8 слоев. Поверх нее сустав окутывается платком из шерсти приблизительно на 3 часа, а затем остатки необходимо смыть водой.
Медовый массаж выполняется курсом в 10 сеансов. Первые 3 процедуры выполняется ежедневно, а затем можно через день в той же описанной методике.
Кроме описанного способа, можно делать и компресс с медом. В виде различных смесей и настоек продукт пчеловодства очень легко проникает через кожу к пораженному месту.
Готовим мазь из меда и соли
- Смешивается стакан меда, соль в количестве столовой ложки с половиной стакана водки и столько же сока редьки. Полученную настойку рекомендуется принимать ежедневно на ночь в количестве не более 50 мл, а так же втирать в воспаленный сустав.
- Утром и перед сном можно выпивать по чайной ложке средства, приготовленного из 2 чайных ложек меда с ложкой корицы.
- Для наружного применения на пораженный сустав можно наносить массажными движениями смесь: мед, вода (1:2), смешанных вместе с корицей в количестве ½ чайной ложки. Массировать проблемный сустав можно не более 15 минут.
- Компресс от артрита или артроза можно приготовить и подругой схеме. Для начала потребуется 2 столовых ложки камфорного масла, смешанных с ложкой меда. К полученной смеси по желанию добавляется корица с целью получения густой пасты. После тщательного перемешивания, получения однородной консистенции, все наносится на воспаленный сустав.
В дальнейшем потребуется белокочанная капуста, лист которой предварительно необходимо отбить кухонным молотком, чтобы он стал мягче, и затем приложить на сустав. Поверх смеси и листа необходимо обмотать сустав целлофановой пленкой, а затем укутать шерстяным платком. Процедура лучше всего проводится на ночь перед сном, а утром все требуется размотать и остатки смыть.
Боль в пораженных артритом суставах поможет снять горчица. Рецепт заключается в следующем: все необходимые ингредиенты смешиваются в одинаковом количестве (столовая ложка). Для рецепта потребуются:
Продукты смешиваются до получения однородной массы и могут использоваться неоднократно, поэтому для хранения (5-6 суток в прохладном месте) потребуется банка с плотно закрывающейся крышкой. Смесь нужно будет наносить только при возникновении болей в области суставов.
Медовая мазь
Еще одним простым способом терапии воспаленных суставов является мазь из:
Все ингредиенты смешиваются до густой и однородной консистенции, чтобы было удобно наносить, и смесь не стекала с кожи. Поверх нанесенной кашицы сустав укутывается теплым платком на несколько часов, а затем смывается теплой водой. Боль спустя несколько процедур стихнет и постепенно уйдет воспаление.
Отзывы о применении меда для суставов
Страдаю от шейного остеохондроза уже много лет и постоянно сижу на лекарствах. Боялась, что начнутся проблемы с печенью из-за лекарств, но однажды решила увлечься народной медициной и попробовать один из рецептов на себе. Очень хорошо помогает лично мне. Я предпочитаю мед с корицей, но нужно точно знать, есть ли аллергия на него или нет, так как наносить его приходится много. Лекарства теперь не использую, а боли стихают достаточно быстро!
Евгения, Нижний Новгород:
Занимаюсь спортивными танцами, и периодически беспокоят боли в спине и коленных суставах. Постоянно лечиться лекарствами тоже не хочется, поэтому я использую мед с горчицей. Она хорошо разогревает больное место, и мед снимает воспаление. Горчица за счет нагревания кожи отвлекает от боли, что является ее огромным преимуществом. Советую всем свою методику за счет простоты приготовления и низких затрат на ингредиенты.
Источник artritu.net
Состав – почему он так полезен для костей
Лечение суставов медом часто воспринимается как легкая шутка, а само средство как оздоровительный способ, не способный справиться с серьезной проблемой.
Между тем это совсем не соответствует действительности. Поверхностное отношение многих людей к вопросу лечения артрита, часто не дает заметить очевидных и доступных вещей, которые помогут вам быть полностью здоровыми до преклонного возраста.
Больные, страдающие артритом, часто используют наружно апипродукты, но основные лавры в улучшении состояния больных костей достаются пчелиному яду, экстракту восковой моли.
Это справедливо только отчасти, так как обычные медовые повязки и массаж способны на глубоком клеточном уровне восстанавливать кости.
Глюкоза и фруктоза
95% сухого вещества меда составляют аминосахара, остальные биоактивные вещества, которых около 50, из них 30-37 микроэлементов, в общем объеме составляют всего 5% от общего объема.
На глюкозу и фруктозу приходится до 78% объема. На глюкозу, еще называют виноградным сахаром, приходится до 38% объема, на плодовый сахар фруктозу – до 43%.
Быстро кристаллизующийся состав содержит много глюкозы. Майские сорта являются исключением, медленно кристаллизуются и содержат много фруктозы.
Сахароза также присутствует в продукте, но ее концентрация всего 2%. Больше всего сахарозы присутствует в свежесобранном продукте – до 6%, затем она вступает в реакцию с ферментом инвертазы и преобразуется во фруктозу и глюкозу, что влияет на густоту и сахаристость.
Если рассматривать химический состав костной ткани, до 20% приходится на глюкозу. В современной реабилитационной медицине применяется такое вещество как глюкозамин.
Однако, несмотря на потребность человека в глюкозе для поддержки костного метаболизма, эффективность приема глюкозамина поддается сомнению. Он просто-напросто при пероральном приеме не попадает в костную ткань, но эффективный транспорт обеспечивается именно наружными медовыми компрессами.
Механизм действия меда и показания
Мед обладает огромным количеством полезных биологически активных ингредиентов, таких как витамины, ферменты и некоторые минеральные вещества. Как народное средство он, наряду с другими продуктами пчеловодства — пчелиным воском, подмором — широко используется в лечении желудочно-кишечного тракта, суставно-мышечного аппарата, гриппа и простуды. Свойства, которыми он обладает:
- Противовоспалительное действие.
- Тонизирующее.
- Общеукрепляющее.
- Бактерицидное.
Мед с солью для лечения суставов
Чтобы выяснить принципы восстановления суставов, нужно понимать их строение. Простейшая конструкция подразумевает наличие подвижного сочленения двух костей, где окончание кости представлено мягким и эластичным хрящом, головку костей покрывает глиалиновый хрящ с губчатой структурой.
Основная функция хрящей состоит в том, чтобы снизить трение костей, улучшить амортизацию и подвижность. Очевидно, что это сочленение должно находиться в некоем эластичном растворе – он называется синовиальной жидкостью, которая вырабатывается непосредственно в суставе и является сложной смесью углеводов и белков (коллагена и декстрина).
Чтобы кости удерживали прочное соединение, имеется суставная капсула, именно в ней и вырабатывается суставная жидкость. Она интенсивно выделяется и проходит через губчатую поверхность во время нагрузок (данный принцип дозированной смазки хорошо знаком автомобилистам), в спокойном состоянии жидкость попадает обратно в суставную капсулу.
С возрастом, при неправильном питании, чрезмерных нагрузках и генетической предрасположенности хрящи начинают терять свои свойства, прежде всего, из-за недостатка синовиальной жидкости. Ее состав регулируется метаболизмом, в частности, синтезом коллагена и крахмала, а также водно-солевым балансом.
В результате первым признаком заболевания будет хруст костей и снижение их подвижности, повреждение при любых нагрузках. Лечение суставов медом позволяет восстановить именно этот процесс, а также довольно быстро вернуть легкость движений.
Таким образом, основной пчелопродукт может выступать как самостоятельное средство, применяемое для лечения и восстановления. Лечение медом имеет ключевую особенность, она связана с поддержкой естественного костного увлажнения, состава синовиальной жидкости и синтеза коллагена.
Восстановление хрящей способствует исчезновению болей, повышению подвижности, нормализации процессов метаболизма в кости.
Среди натуропатических методов рекомендуется лечение суставов хреном, которое хорошо дополняет свойства медовых повязок, благодаря содержанию смол и поддержки остеосинтеза, а также способствует выводу солей.
Его чередуют, применяя лечение суставов капустным листом с медовым слоем, что способствует лучшему синтезу коллагена и встраиванию кальция, в результате – уплотнению структуры кости.
Мед является универсальным продуктом для лечебно-профилактических процедур. Причем его применение для поддержки своего костного матрикса можно начинать с молодого возраста в рамках обычных реабилитационных процедур.
Одной из самых эффективных профилактик является медовый массаж. Его выполняют около двух часов.
Кроме восстановления суставов из кожи выводятся токсины. Эту процедуру можно назвать панацеей в ранней профилактике артритов, которую можно дополнить и профилактическими процедурами на суставную область. Особенно это актуально для людей, которые только почувствовали хруст и скрип в костях.
Если поражения не носят системного характера, то от хруста в определенной суставной области можно избавиться именно с помощью курса компрессов с медом.
Если заболевание имеет более выраженный характер, длительность лечения увеличивают и дополняют другими методами восстановления. Лучше эти процедуры проводить после бани.
В состав мазей и растирок от различных заболеваний суставов кроме мёда входят другие целебные компоненты и отвары лекарственных трав. Дополнительные компоненты усиливают лечебные свойства мёда и способствуют скорейшему выздоровлению.
Корица
Наряду со средством для внутреннего употребления из мёда и корицы готовится мазь для снятия боли в суставах, которая обладает выраженным согревающим эффектом.
Вода, мед и корица смешиваются в пропорции 2 к 1 к 0,5, т.е. на 2 ложки тёплой воды возьмите 1 ложку мёда и ½ ложки корицы. На протяжении дня бережно втирайте смесь в больной сустав от 3 до 5 раз.
В течение четверти часа интенсивность симптомов должна уменьшиться.
Народные средства на основе соли используют в терапии болезней опорно-двигательной системы, связанных с нарушениями обмена веществ в суставах, а также при артритах, артрозах.
Эффективным средством является растирание из мёда, йода и морской соли. Тщательно смешайте 1 ст.
ложку мёда, 50 мл спиртовой настойки йода и 1 ч. ложку морской соли мелкого помола.
Растирайте больной сустав этой смесью утром и вечером.
Еще одно применение смеси с солью – приготовление компрессов. Разотрите мёд с солью в пропорции 1:1, нанесите на тканевую салфетку и наложите на проблемный сустав, сверху оберните тёплой тканью и держите компресс около 2 часов. Проводите процедуру ежедневно 5-7 дней.
«Медовое тесто» используется в качестве компресса для лечения остеофитов (наростов на костной ткани). Смешайте по 100 грамм мёда и муки, предпочтительно ржаной.
Для большей эффективности предварительно распарьте сустав в тёплой ванночке или с помощью грелки. Наложите тесто вокругсочленения на пару часов.
Компресс необходимо делать ежедневно в течение 7 дней.
Мумиё улучшает кровообращение, оказывает противовоспалительное действие, поэтому в сочетании с мёдом считается одним из наиболее эффективных средств для лечения суставных заболеваний.
Нагрейте на водной бане 100 грамм мёда и 5 грамм мумиё до однородной жидкой консистенции. Мазь нужно наносить на больные суставы несколько раз в день, аккуратно втирая. Продолжать лечение следует до полного прекращения болевых симптомов.
Фурацилин
Одним из самых простых в использовании и первых по эффективности в лечении различных заболеваний суставов считается медовый массаж. Выполняется он просто: сначала больной сустав разогревают горячим компрессом, а затем в него в течение 5–7 мин энергично втирают мед, внимательно контролируя, чтобы вся кожа в области больного сустава была им равномерно покрыта.
Закончив втирание, сустав на 3 часа обматывают обильно пропитанной медом льняной или хлопчатобумажной повязкой. Сверху укрывают шерстяным пледом или платком. По окончании этого срока повязку снимают, а оставшиеся на коже остатки компресса удаляют теплой водой.
Часто суставные заболевания лечат с использованием меда. Как известно, он имеет противовоспалительный и согревающий эффект. Мед содержит большое количество полезных витаминов и микроэлементов. Его используют при лечении:
- Остеохондроза;
- Подагры;
- Полиартрита;
- Ревматизма;
- Радикулита;
- Остеомиелита;
- Остеофита и иных заболеваний опорно-двигательной системы.
Мед как лекарственное средство известен за счет целебных свойств. С его помощью делают компресс, растирание, лечебные мази. Существует огромное количество рецептов народных лекарств на основе меда.
Чтобы лечение было эффективным и не вызвало аллергической реакции, необходимо соблюдать дозировку и правильно выбирать мед. При лечении суставов обычно используется цветочный, барбарисовый, вересковый, клеверный, горчичный мед.
Обычно, когда делается компресс или мазь, мед доводят до жидкой консистенции. Поэтому при приготовлении раствора важно растапливать лекарственный продукт на водяной бане при температуре не более 40-60 градусов. Отличным рецептом может стать мед с корицей для суставов.
Это позволит сохранить все полезные микроэлементы меда, которые в горячем виде могут разрушиться.
Недавно мне встретился интересный рецепт лечения медом суставов. Мне этот рецепт понравился. Решила попробовать его использовать для лечения большого пальца ноги. Косточка немного выпирала, а палец немного скривился в левую сторону.
Он меня не беспокоил, но я знаю, при малейшем переохлаждении он может покраснеть и могут появиться сильные боли.
Для приготовления этой целебной мази нам понадобится соль и мед. Возьмите три столовые ложки меда и одну столовую ложку соли. Хорошо перемешайте и втирайте в область больного сустава.
Втирая эту смесь, вы не только лечите суставы, но и одновременно проводите медовый массаж, который также укрепляет суставы, улучшая при этом кровоснабжение.
Тонким слоем нанесите бинт и приложите на область больного пальца. Забинтуйте и ложитесь спать. Утром протрите влажной салфеткой и наденьте носки. Избегайте холода.
Повторите эту процедуру в течение десяти дней.
Если почувствуете боль — не пугайтесь. Это означает, что началось излечение.
При лечении сократите потребление соли.
Не менее простой способ для быстрого избавления от боли в суставах.
Нанесите мед тонким слоем на больной сустав. Сверху положите сложенную бумажную салфетку. Старайтесь салфетку не сдвигать, можете порвать. Если у вас чувствительная кожа, салфетку сложите вдвое.
Наружные средства для лечения суставов
Обычно для подавляющего большинства рецептов нужен жидкий мед, и в этом для большинства несведущих людей таится главная опасность. Дело в том, что растопить его нужно исключительно на водяной бане при температуре, не превышающей 50 градусов.
Если попытаться ускорить процесс и поднять температуру повыше, то мед действительно растопится быстрее, но при этом потеряет свыше 90 % своих полезных свойств и для лечения станет непригодным.

Важно также определиться с видом меда, поскольку собранный из разных медоносов продукт неизбежно будет иметь значительные различия в своем составе. Научно доказано, что липовый мед имеет замечательные противовирусные и жаропонижающие средства.
Мед из клевера или барбариса лучше всего использовать при артрозе или артрите, а вересковый мед при остеохондрозе. Любопытно, что цветочный мед считается универсальным и подходит для лечения практически всех болезней.
Только нужно помнить, что при лечении даже таким полезным веществом обязательно нужно предварительно заручиться согласием лечащего врача и сдать все назначенные им анализы.
Хотя мед и является натуральным природным продуктом, пресыщение им может вызвать в организме серьезные аллергические реакции, поэтому важно не только правильно приготовить из него лекарство, но и точно определиться с дозировкой.
Благодаря своему составу, мед положительно влияет на человеческий организм. Наличие в нем калия, магния, железа, марганца, кальция поможет укрепить сосуды и мышцы, а также подавить воспалительные процессы, зарождающие в клетках и органах.
Витамины группы В держат организм в тонусе, дают ему силы и успокаивают, а витамин С защищает от неблагоприятных факторов. Чтобы использовать эти целебные свойства для привидения в норму опорно-двигательную систему, люди научились делать из меда лечебные мази, компрессы и растирания.
Лечение суставов медом не единственное использование данного природного продукта – также пчелиный продукт используют для лечения радикулита, остеохондроза, радикулита, полиартрита, подагры, остеомиелита и других заболеваний опорно-двигательной системы.
Важно! При выборе лечебного народного средства помните, что мед может вызывать аллергические реакции или индивидуальную непереносимость, поэтому строго соблюдайте дозировку и выбирайте из всех видов меда наиболее безопасный для вас!
Для наружного применения наиболее подходящими сортами меда является цветочный. Не стоит забывать и о том, что для использования его при растирках и массажах, чтобы он стал жидким и податливым, его надо немного подогреть, но, ни в коем случае, не выше 40-60 градусов, иначе мед начнет терять свои полезные свойства.
Лучше всего для этого процесса использовать водяную баню.
Эффективные и простые рецепты компрессов и мазей
Для усиления лечебного эффекта в используемый для лечения мед часто добавляют другие компоненты. Это может быть воск, смола, желток яйца и др. Вот примеры смесей для лечения артрита.
Источник sustav.space
Одно из самых эффективных народных средств от болезней суставов – мед. Его способность проникать глубоко в ткани и справляться даже с хроническими заболеваниями и патологиями, известна человечеству издавна.

Лечение медом суставов дает хорошие результаты благодаря его противовоспалительным и согревающим свойствам. При этом мед не применяется в чистом виде, его обычно смешивают с другими целебными продуктами или отварами лекарственных трав. Они усиливают его действие в несколько раз и ускоряют процесс врачевания.
Мед от болезней суставов
Мази, настойки и растирки на основе меда являются действенным средством от остеохондроза, ревматизма, подагры, полиартрита, остеомиелита, радикулита, остеофита и других суставных недомоганий.
Внимание! Мед для суставов рекомендуется использовать в жидком виде. Однако растапливать его следует при температуре не выше 50 градусов, иначе он потеряет большую часть своих целебных свойств.
При лечении суставов важно подобрать нужный сорт меда. От суставных заболеваний отлично помогают такие виды, как горчичный, вересковый, клеверный, барбарисовый. Универсальным сортом считается цветочный. Обращать внимание следует и на дозировку пчелиного продукта, чтобы его лечебный эффект не обернулся аллергической реакцией.
Медовый массаж
Медовые рецепты
Лечение суставов медом даст заметные результаты не сразу. Вам понадобится гораздо больше времени, нежели в случае с фабричными мазями. Однако и эффект от пчелиного продукта будет ощутимым и долговременным. Рассмотрим несколько действенных рецептов.
От полиартрита
Рецепт 1. Для приготовления смеси смешайте сок алоэ, мед и спирт в одинаковых пропорциях – по 350 г. После чего дайте ей настояться в течение суток. Настойку пейте каждое утро натощак по 1 ст. ложке за 3-4 часа до приема пищи. Длительность лечения – 6 недель. Повторить курс можно спустя 2 месяца.
Рецепт 2. В свежевыжатом соке сельдерея (500 г) растворите пчелиный продукт (500 г). Напиток принимайте в объеме 1 ст. ложки 3 раза в день. Смесь храните в холодильнике. Курс врачевания – 30 дней. Возобновить лечение можно через месяц после окончания курса. Чтобы усилить эффект средства поедайте совместно с ним 500 г яблок и 100 г грецких орехов.
Рецепт 3. Измельченные лавровые листья (1 стакан) смешайте с подсолнечным маслом (200 г). Оставьте смесь на 20 дней, а затем процедите. Полученной мазью растирайте пораженные полиартритом суставы 2 раза на день.
От болей в суставах
Рецепт 1. Широко используются для рецептов мед с солью. Для суставов действие этого дуэта сродни взмаху волшебной палочки – моментально снимается боль, как ноющая, так и острая.
Для изготовления компресса смешайте мед с обыкновенной каменной солью в равных дозах – по 1 ст. ложке. Смесь выложите на хлопчатобумажную или льняную ткань и приложите ее к больному месту. Поверх компресса наложите целлофан и укутайте повязку теплым шерстяным шарфом. Лечебную процедуру желательно выполнять перед сном, чтобы мазь действовала всю ночь. Наутро просто смойте ее теплой водой.
Рецепт 2. Пчелиный продукт (200 г) смешайте с соком редьки (300 г), водкой (100 г) и солью (1 ст. ложка). Ингредиенты тщательно перемешайте. Полученной смесью растирайте больные места. Чтобы средство действовало быстрее, растирки производите после принятия ванны и совместно с принятием 100 г рецепта внутрь.
От радикулита
От остеомиелита
Народная медицина рекомендует применять мед для суставов, а точнее для исцеления остеомиелита, совместно с мумие. Растапливая пчелиный продукт (100 г) посредством водяной бани, смешайте его с мумие (5-7 г). Смесь охладите и разотрите ею больные места. О целебном действии этого состава и о том, как и когда его применять, мы рассказали в статье: Мед с мумие на страже вашего здоровья.
От ревматизма
Рецепт 1. Отличное спасение от ревматизма – чай на основе меда и брусники. Для его приготовления горсть брусничных листьев залейте кипятком и оставьте на 20-25 минут. Остудив отвар, растворите в нем мед (1 ст. ложку). Целебный чай пейте маленькими дозами на протяжении дня.
Рецепт 2. Компоненты: сосновые почки (100 г), вода (2,5 л), сахар (250 г), пчелиный продукт (250 г). Залейте почки кипящей водой и кипятите отвар до тех пор, пока воды в нем не останется примерно 0,5 литра. Отвар остудите, процедите и добавьте в него сахар и мед. Настойку принимайте 3 раза в день перед едой.
От подагры
Рецепт 1. Смесь из измельченного лука (300 г), белого сухого вина (600 г) и меда (100 г) поставьте на 2 дня в холодильник, время от времени взбалтывая посуду. Процедив настойку, пейте ее по 1 ст. ложке 3 раза на день.
Рецепт 2. Мелко нарубите чеснок (200 г), лук (300 г) и раздавите ягоды клюквы (500 г). Все ингредиенты перемешайте и поставьте в холодильник на сутки. По истечении указанного срока добавьте в смесь мед (примерно 1 кг). Рецепт рекомендуется к употреблению трижды в день по 1 чайной ложке за 20-30 минут до еды.
Мази от артрита
Мед для лечения суставов эффективен также и в виде мази. Для ее создания приготовьте мед (1 ст. ложку), пчелиный воск (размером со спичечный коробок) и 1 яичный желток. Все ингредиенты смешайте и растопите посредством водяной бани. Мазь следует наносить в горячем виде. На сложенный в несколько слоев бинт, выложите смесь и приложите повязку к пораженному участку. Оставьте на всю ночь.
Еще один рецепт включает мед и хвойную смолу по 1 ст. ложке. Компоненты мази нагревают на водяной бане, смешивают и втирают в больные суставы.
Внимание! Рассмотренные мази, компрессы и настойки можно использовать почти при всех болезнях суставов.
Лечение медом суставов прекрасно тем, что приносит ощутимую пользу и является доступной процедурой. Единственный ее минус в том, что процесс врачевания может занять длительное время и потребует от вас терпения и строгого соблюдения курса.
Все материалы на сайте Priroda-Znaet.ru представлены исключительно для ознакомления в информационных целях. Перед применением любых средств консультация с врачом ОБЯЗАТЕЛЬНА!

Смело ешьте при диете мед –утолится голод и жир уйдет!

Кофе с медом – напиток целебный! Для печени он – просто волшебный!

Рецепт эликсира молодости – лимон, чеснок и мед!

Глицерин, мед, лимон от кашля – как приготовить лечебные смеси
Источник priroda-znaet.ru
Мед при болезнях суставов: рецепты, противопоказания
Применяя мед для суставов, пораженных артритом или остеохондрозом, можно добиться уменьшения отечности и болевых ощущений, снять воспаления и облегчить состояние больного. Сладкий нектар обладает согревающим действием, вызывает прилив крови к пораженным тканям, питает их витаминами и макроэлементами. Народная медицина предлагает множество рецептов от болезней суставов, в основе которых — продукт пчеловодства и дополнительные компоненты.

Состав продукта
Мед состоит из глюкозы и фруктозы, содержит полезные витамины, эфирные масла, мочевинную кислоту, аминокислоты, макроэлементы и энзимы. Последние помогают снять воспаление, заживляют раны, предотвращают образование сгустков крови. В меде присутствуют алкалоиды, которые действуют как натуральный анальгетик. Работает одинаково хорошо как при приеме внутрь, так и во время внешнего применения. Его используют для лечения таких болезней суставов:
- артроз;
- артрит;
- остеохондроз;
- подагра;
- бурсит;
- остеомиелит;
- дегенеративные изменения.
Полезные свойства
Мед используют для лечения разного рода недугов, поскольку он обладает такими свойствами:
 Этот продукт хорошо повышает общий иммунитет.
Этот продукт хорошо повышает общий иммунитет.- обезболивающее;
- противовоспалительное;
- противогрибковое;
- успокоительное;
- согревающее;
- стимулирующее кровообращение;
- повышает местный и общий иммунитет;
- улучшает обменные процессы в тканях;
- нормализует микрофлору;
- бактерицидное.
Вернуться к оглавлениюВ малых дозах мед — натуральное лекарство, но в больших — яд, который действует на организм подобно опиатам и алкоголю.
Рецепты целителей
Народная медицина лечение суставов медом применяет в виде компрессов, мази, как средство для массажа и внутрь в чистом виде и с добавлением других компонентов. При артрите используется жидкий пчелиный продукт. Его не нагревают до температуры больше 40 градусов. Для суставов идеально подойдут такие сорта меда:
 Хорошо лечить сочленения акациевым сортом продукта.
Хорошо лечить сочленения акациевым сортом продукта.- акациевый;
- гречишный;
- донник;
- каштановый;
- липовый;
- подсолнуховый.
Массаж с медом при болезнях суставов
Перед процедурой колени прогревают грелкой или махровым полотенцем, предварительно опущенным в горячую воду. Мед также немного разогревают и втирают в пораженную недугом зону с помощью круговых движений, на протяжении 5—10 минут. После на сустав накладывают марлевую салфетку, пропитанную сладким нектаром, закрывают все пищевой пленкой и теплой тканью. Носят 2—3 часа, затем смывают. Продолжительность курса масажей — 10 сеансов.
Вернуться к оглавлениюС лавровым листом
Настойка готовится в эмалированной посуде. К 10 лавровым листам добавить 2 ложки меда и залить 3 стаканами кипятка. После чего настаивать 3 часа в теплом темном месте. К готовому продукту для улучшения вкусовых качеств можно добавить еще меда. Принимают настойку перед едой по полстакана в течение 3-х дней. После необходим перерыв в 14 дней, при необходимости курс можно повторить. Рекомендуется для профилактики боли в суставах.
Вернуться к оглавлениюСельдерей
 Для лечебной кашицы нужно взять коренья и листья сельдерея.
Для лечебной кашицы нужно взять коренья и листья сельдерея.Лимон, корень и листья сельдерея и имбиря (по 200 грамм) перемалывают на мясорубке и добавляют 100 грамм сладкого нектара, перемешивают и настаивают в темном месте в течение недели. Для густоты добавляется еще до 300 грамм меда. Компоненты тщательно перемешивает до состояния кашицы. Смесь заворачивают в марлю и накладывают на воспаленные участки ног. Лечит подагру и полиартрит.
Второй рецепт — настойка с соком сельдерея. Чайную ложку сладкого нектара смешивают с литром сока растения. Пьют по столовой ложке 4 раза в день на протяжении месяца. Хранят в холодильнике. При необходимости курс повторяют спустя 4 недели. Подойдет для лечения полиартрита. Чтобы настойка была эффективнее до либо после ее принятия народная медицина рекомендует дополнительно кушать 500 грамм яблок и 100 грамм грецких орехов.
Вернуться к оглавлениюМумие и сладкий нектар
Чтобы приготовить мазь нужно 5 грамм мумие смешать со 100 граммами пчелиного продукта. Смесь наносят на болевые зоны и фиксируют пленкой. Для большего эффекта компресс оставляют минимум на 7—8 часов. Улучшения будут заметны после 7 дней применения. Мумие способствует регенерации тканей при артрозе и остеомиелите.
Вернуться к оглавлениюКомпресс с солью
 Для компресса нужно предварительно смешать основной компонент с молью.
Для компресса нужно предварительно смешать основной компонент с молью.В равных пропорциях смешивается мед с солью. Полученная субстанция выкладывается на место воспаления, прикрывается тканью и пленкой. Эффективнее будет применение такого компресса во время ночного сна. Для того чтобы вывести соли с суставов, необходимо поочередно принимать утром натощак мед и изюм. Один день больного должен начинаться с ложки меда, после которой рекомендовано 2 часа ничего не есть, второй день — с изюма.
Вернуться к оглавлениюДругие рецепты
Для быстрого снятия боли подойдет корица и мед. Столовую ложку нектара смешивают с 5 г корицы. Втирают в сустав пока полностью не впитается. Для питьевой настойки необходима вода. На стакан жидкости добавляют 0,5 столовой ложки меда и 5 г порошка корицы. Пьют натощак. При сильном воспалении убрать неприятные ощущения поможет горчица для суставов. В сухом виде ее добавляют в мазь с пчелиным продуктом и корицей и наносят на зону, пораженную недугом.
Вернуться к оглавлениюПротивопоказания
Не смотря на то что в сладком нектаре содержится практически вся химическая таблица элементов, он богат витаминами и кислотами, это лечение не рекомендуется людям, которые имеют в анамнезе такие недуги:
 При мигренях лекарства на медовой основе не применяются.
При мигренях лекарства на медовой основе не применяются.- гипертония;
- аллергия на продукты пчеловодства;
- сердечная недостаточность;
- нарушение обмена веществ;
- мигрени;
- беременность;
- тромбозы;
- стресс;
- болезни почек;
- диатез;
- кариес;
- язва;
- гепатит;
- гастрит;
- повышенная кислотность желудка;
- опухоли.
Нежелательные реакции
Если во время лечения суставов медом больной почувствовал сильное жжение, зуд либо ломоту в месте нанесения — необходимо срочно снять компресс и смыть остатки продукта холодной водой. При ощущении тошноты, головокружения, болях в желудке — требуется отказаться от принятия настоек на сладком продукте. Прежде чем лечить суставы средствами народной медицины, необходима консультация врача.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
Лечение медом суставов: рецепты
Уже давно известно, что лечение медом суставов оказывает потрясающее целебное и профилактическое действие наравне с хирургическим и терапевтическим лечением опорно-двигательной системы. Так как в состав этого уникального вещества – меда, входит большое количество микроэлементов, которые имеют широкий спектр действия на все системы организма.
Что нужно знать о нектаре?
История использования меда в быту уходит глубокого в древние века. Многие наскальные рисунки, найденные в заброшенных пещерах, сохранили сцены добычи меда и пчел, которые летали вокруг и защищали свой дом.

Таким образом, этот ценнейший продукт, пройдя через столетия, даже сегодня имеет невероятную силу, о которой и пойдет речь далее в статье.
Полезное действие
На сегодняшний момент известно, что в состав меда входит чуть больше 75 процент известных миру витаминов и микроэлементов: глюкоза, фруктоза, витамины группы B, железо, кальций, аминокислоты, минеральные соли, бифидобактерии и многое другое. Обладая таким неисчерпаемым кладезем полезных свойств мед:
- Имеет противовоспалительное, антибактериальное и обезболивающее действие.
- Обладает сильным согревающим эффектом, что нужно для лечения больных суставов.
- Тонизирующее, болеутоляющее и седативное действие.
- Помогает справиться со всеми видами простудных заболеваний.
- Профилактическое и целебное действие для болезней ЖКТ.
- Улучшение пищеварения и очищение организма от токсинов.
- Профилактика болезней сердечно-сосудистой системы.
- Сильный укрепляющий эффект для иммунитета.
- Заживляющие свойства при небольших ранах и ожогах.
- Мед обладает омолаживающим эффектом.

Таким образом, мед действует не локально, как многие лекарственные средства, а глобально – затрагивая все важные системы организма. Благодаря чему достигается потрясающий лечебный эффект, в независимости от запущенности и степени сложности заболевания.
Только качественный нектар, при соблюдении всех правил сбора и хранения способен оказывать лечебное влияние на больные суставы.
А самое интересное то, что мед со всеми своими полезными характеристиками: имеет широкое применение в косметологии. Множество кремов, лосьонов, масок для лица и тела имеют в своем составе продукты пчеловодства, в том числе и мед. Такая косметика считается натуральной и рекомендована к использованию.
Основные противопоказания
Полезность меда в наше время очень трудно и уже невозможно отрицать. Многочисленные эксперименты и исследования по всему миру – это сильная основа для таких слов. Но, даже такое вещество имеет свои противопоказания, которые нужно учитывать, выбирая мед в качестве основного средства для лечения больных суставов.

Основное противопоказание к применению является аллергия на продукты пчеловодства. Она может привести в лучшем случае к покраснению и небольшому оттеку участка тела. А в худшем к сильной аллергической реакции, где потребуется медикаментозное вмешательство или к смерти больного. Шутить с медом не стоит: если имеется предрасположенность к аллергии – немедленно откажитесь от его приема, либо перед лечением проконсультируйтесь с врачом.
Медовый массаж
Также следите за качеством покупаемого продукта, так как многие нечестные на руки пчеловоды фальсифицируют нектар, перегоняют его по несколько раз или добавляют различные химические и биологические примеси. В таком случае мед не только теряет все своим полезные свойства, но и становится очень сильным ядом. Медовый нектар, собранный в опасных местах (свалки, поля обрызганные химикатами и т.д.) также является ядом для человеческого организма.
Мед по настоянию врачей не рекомендован маленьким детям в возрасте до 2 лет. Так как организм малышей еще не сформировался, а предвидеть реакцию на вещество очень и очень сложно. Также нектар противопоказан людям, страдающим последними формами ожирения.
Разновидности меда
Существует огромное количество разновидностей меда и каждый из них имеет свои полезные свойства, которые лучше всего подходят для лечения того или иного заболевания. Это касается и болезней связанных опорно-двигательной системы, а конкретней суставов. Самый лучший мед для суставов считается:
| Свойства меда | Влияние на организм человека |
|---|---|
| Антибактериальное | Содержание противомикробных веществ в составе блокирует развитие различных инфекционных поражений. |
| Противовоспалительное | Химический состав меда способен воздействовать на очаг воспаления, предотвратить размножения участков. |
| Бактерицидное | Полезные микроэлементы поражают вредоносных носителей на начальном этапе заражения ослабшей системы. |
Полезные рецепты со всего мира
Использовать мед от боли в суставах можно, как в чистом виде, так и готовя различные смеси, настойки, микстуры и даже лечебные компрессы. Благо народная медицина хранит невероятное количество рецептов, которые постоянно обновляются и пополняются новыми решениями.
Лечебные компрессы
Один из самых действенных методов лечения заболеваний суставов, так как приготовленный препарат действует напрямую. Существует несколько рецептов с добавлением различных ингредиентов:
- Корица и мед. Для начала в разводим мед в теплой воде, соблюдая отношение 2 к 1. Затем добавляем 0,5 ч. ложки корицы и хорошо размешиваем. Полученную мазь медленными, круговыми движениями наносим на больной суставов и втираем в кожу. После процедуру не забываем укутывать больное место. Лучше время для процедур – это перед сном.
Мазь для суставов
- Мед и соль. Разогреваем 1 ст. ложку нектара – добавляем в нее столько же морской соли (можно обычной кухонной). Полученную смесь перемешиваем, выкладываем на ткань и прикладываем к больному суставу. Сверху делаем повязку из теплой ткани – ложимся с компрессом спать. На следующий день смыть остатки вещества теплой водой.

- Горчица и нектар. Для рецепта потребует 1 ст. ложка растительного масла, столько же горчицы и меда. Все ингредиенты компресса смешиваем, ставим на водную баню и держим до получения однородной консистенции. Все процедуры лучше всего проводить на ночь: на пораженный сустав нанести мазь, укутать и лечь спать.
Важно знать, самым универсальным медом для лечения всех болезней, в том числе и суставов, считается – цветочный мед.
Чтобы компрессы имели максимальный эффект нужно учитывать несколько важных моментов: участок кожи над суставом должен быть чистый без повреждений и ран, должна быть нормальная температура тела без признаков простудных заболеваний и отсутствие проблем с венами.
Профилактика и лечение конкретных болезней
Для лечения подагры подойдет домашняя настойка с добавлением вина. Вам понадобится: 100 грамм меда, 0,6 л. белого вина и 300 гр. лука. Сначала измельчаем лук, затем добавляем вино и мед – все перемешиваем и ставим в холодильник на 2 суток. Каждые 12 часов взбалтываем смесь. По истечении времени: процеживаем жидкость, а принимаем 3 раза в день по 1 ст. л. Также для профилактики подагры можно использовать такой рецепт:
- Взять 2 ст. л. помытой ряски и залить ее 0,5 л. спирта.
- Оставить на 7 дней настаиваться.
- Затем процедить: в жидкость добавить 6 ст. л. теплой воды, а в ряску немного нектара.
- Ряску с медом принимать по 1 ч. л., а настойку по 0,5 ч. ложке 3 раза в сутки.

Рецепт для лечения ревматизма. Для приготовления лечебного снадобья нужно: 100 гр. сосновых почек залить водой 2,5 литра, поставить на огонь и кипятить, пока в посуде не останется около 400-500 мл воды. Полученный отвар процедить, дать ему остыть: добавить в конце по 250 гр. меда и сахара. Принимать настойку по 3 раза в день.
Для лечения артрита нужно взять 1 ст. воды и подогреть ее до температуры 50 градусов. Добавить в жидкость 1 ч. л. измельченной корицы и 2 ст. л. цветочного нектара. Принимать такое снадобье 2 раза в день: утром и вечером. Можно использовать лимон: приготовить 3-х литровую банку, засыпать в нее три очищенных и нарезанных лимона, следом залить все кипятком. После остывания добавить 3 ст. ложки меда и не забыть перемещать. Курс лечения составляет 30 дней по 1 ст. л. в день.

Чтобы приготовить смесь для лечения полиартрита, нужно взят: по 350 мл спирта и сока алоэ, смешать и добавить столько же грамм чистого меда. Закрыть и поставить на сутки настаиваться. Затем принимать по столовой ложке перед едой в течение 6 недель. Можно приготовить мазь: 200 мл растительного масла и 1 ст. измельченных лавровых листьев – смешать, отставить на 20 суток настаиваться. Через время процедить и втирать в больные суставы по 2 раза в день.
Как лечить шейный остеохондроз
Лечение суставов медом: рецепты, достоинства, противопоказания
Почувствовали боль в коленях, это первый сигнал к тому, что с вами что-то не так. Проверьте суставы, причем помните, что определить точную причину и проблему болезненных ощущений, сможет только специалист. Он же назначит и необходимый курс лечения, который иногда может включать помимо традиционных лекарственных средств, ещё и не традиционные, например, продукты пчеловодства. Кстати, статья как раз и посвящена теме, лечение болей в суставах медом.
Лечение суставов медом
К сожалению, боли в суставах сегодня одна из самых распространенных болезней, которая мешает жить не только пожилым, но даже молодым людям. Как только возникает боль, у большинства сразу же в голове проносится мысль о том, что нужно скорей бежать в аптеку, далеко не многие уделяют внимание в первую очередь народным средствам. Кстати, в большинстве случае, пациенты отмечают пользу как раз от природных компонентов. Всевозможные мази и гели, как правило, обходятся довольно дорого, тогда как обычные народные средства порой стоят копейки или же ни стоят вообще ничего, так как имеются в «запаснике» почти у каждой хозяйки.

Очень распространенно лечение суставов медом. Всем прекрасно известно, что мед обладает просто уникальным набором свойств, перечислять все не имеет смысла, стоит выделить следующие два его преимущества: противовоспалительный и согревающий эффект.
В его составе более 80% всевозможных микроэлементов и витаминов, целебные свойства которых были известны ещё нашим предкам. Дошло очень много различных рецептов, хорошо «вклинившихся» в память людям. О них то и поговорим далее более подробно.
Стоит понимать, что очень важно подобрать правильную не только дозировку при лечении, но и сделать правильный выбор в пользу того или иного типа пчелиного продукта. Наиболее часто используют рецепты с жидким медом, но не забывайте, что все полезные свойства сохранятся при температуре не более 60 градусов. Учитывайте этот момент, когда будете делать водяную баню. Ведь если поднимете температуры выше, ни о каких полезных микроэлементах и следа не останется.

Рецепты лечения суставов медом
Рецептов превеликое множество, но следует выделить наиболее действенные, по мнению большинства людей.
Муравьиный мед для суставов
Странное название, не так ли? Многие даже и не догадываются о существовании такого рода меда, при том, что он достаточно полезен при лечении не только подобных заболеваний.
Способ приготовления, а его попросту нет. Причина в том, что применяется он в обычном виде, можете купить аптечный вариант или приобрести с рук (что проблематично). Зачастую имеет вид мазей и гелей-бальзамов, которые следует растирать на коже в месте болезненных ощущений.
Соль, мед и горчица
Слышали что-нибудь о подобных компрессах? Приготовление достаточно простое, вам понадобится 3 ст. л. обычного жидкого меда, 3 ст. л. соли (используйте лучше измельченную) и порядка 1-1.5 ст. л. горчицы. Смешайте все «ингредиенты» и поместите на марлю или какую-нибудь ткань и положите на больное место. Для надежности, сверху рекомендуется оборачивать бинтом и надевать что-то теплое. Использовать такой компресс лучше на ночь, что вполне логично.
Капуста и мед для суставов
Есть один интересный рецепт и довольно не стандартный к тому же. Вам потребуется взять 1 ст. л. меда и 3 ст. л. камфорного масла и все это разместить на обычном капустном листе. Подобная примочка обматывается аналогично бинтом, а сверху нужно надеть что-то теплое, желательно проводить процедуру на ночь или вечером в течение 4-5 часов. Рекомендуется повторять процедуру, по меньшей мере, в течение 3-4 недель.
Кстати, даже если не нашли меда, капустный лист самостоятельно отлично справляется с болью, в том числе снимает отечность.

Мед, аспирин, капуста
Следующий метод также включает использование капустного листа и меда, но вместо масла, следует добавить аспирин. Причем, многие, наверное, подумали, что аспирин придется принимать перорально, но как бы ни так. Нужно раздавить одну таблетку и смешать её с 1 ст. л. пчелиного продукта. Чтобы консистенция получилась более густой и не растекалась, можно добавить немного муки (вреда точно не будет). Применение несколько отличается, если ранее «ингредиенты» наносились на капустный лист, тут же наоборот, требуется нанести средство на сустав и сверху прикрыть капустным листом. И аналогично надеть теплые вещи, можно проводить процедуру, как на ночь, так и вечером в течение 4-5 часов.

Мед при болях коленных суставов
Как видим, пчелиный продукт достаточно популярное средство при борьбе с болями в суставах, но нужно понимать, что иногда такая боль может быть следствием обычной усталости, но в некоторых случаях боль в суставах становится «сигналом» к развитию таких заболеваний, как артрит и артроз.
Медовый массаж

Многие специалисты отмечают, что не менее действенным в борьбе с болью в суставах, может выступать обычный медовый массаж. Кстати, такой массаж довольно популярен при лечениях остеохондроза. Массаж нужно проводить по предварительно разогретому суставу, можно использовать грелку. Затем в течение 5-10 минут растирать болезненное место. После этого, нанесите на бумажную ткань мед (смажьте обильно) и оберните её сустав, дополнительно «утеплив» его какой-то одеждой. Продержать следует в течение 2-4 часов. Затем смойте водой и снова наденьте теплую одежду. Проводить курс подобной терапии стоит не менее 10 раз, причем, если в первые три дня проводить процедуру ежедневно, затем сменить график на через день.
Достоинства лечения суставов медом
Как ни старайся, но ни одного недостатка не удалось найти, все-таки подобное лечение преимущественно положительное и отличается своими достоинствами. Можно отменить:
- Ценовую составляющую, в подавляющем большинстве каждый из представленных ингредиентов имеется на кухне в любой семье.
- Курс лечение не такой продолжительный, как с лекарственными препаратами.
- Во время приема таблеток и других средств, употребляемых перорально, оказывается воздействие на почки и печень. В случае же с медом, никаких негативных моментов.
Отзывы о лечении суставов медом

Большинство проанализированных отзывов гласят о том, что многим подобное лечение подошло, и они избавились от такой боли. Однако есть и отклики иного содержания, что мед не оказал никакого положительного эффекта. Но, причина кроется в том, что возможно обычная боль в суставах, возникшая на почве сильных физических нагрузок переросла в более серьезное заболевание, как артрит или артроз.
Противопоказания
Как таковых противопоказаний нет, так как в приведенных случаях мед и другие средства, не применяется напрямую на рану или же перорально, а исключительно поверхностно на кожу. Единственное исключение в том, что у некоторой категории граждан может объявиться аллергическая реакция на тот же мед, горчицу или аспирин. Причем такая аллергическая реакция может произойти даже при нанесении на кожу, поэтому рекомендуется предварительно проконсультироваться с врачом и по необходимости пройти комплексное обследование.
Мед для лечения суставов | Суставы
Мед для суставов
Входящий в состав мазей, настоек и компрессов мед для суставов дает заметное облегчение симптомов. Уходит боль, снимается воспаление и восстанавливается кровообращение. Перед применением пациенту необходимо убедиться в отсутствии аллергии на компоненты народных рецептов. Если в анамнезе есть хронические заболевания ЖКТ или повышенный сахар в крови, любые лечебные мероприятия с медовым нектаром лучше согласовать с доктором.

Польза меда для организма
Положительное влияние сладкого нектара проявляется в следующем:
- ускорение заживления ран, ожогов, порезов, т. е. высокие регенерационные свойства;
- антибактериальное, противовирусное и противогрибковое воздействие на организм;
- повышение работоспособности и спортивной выносливости;
- улучшение состава крови;
- удаление симптомов конъюнктивита и простуды;
- устранение воспалительных процессов в тканях и сохранение кальция от вымывания;
- нормализация работы желудка и кишечника.
Вернуться к оглавлению
Можно ли использовать для лечения суставов?
Мед применяется в чистом виде, а также в составе мазей, растирок, компрессов при следующих недугах суставов:
 Лечение продуктом пчеловодства помогает при артрозе.
Лечение продуктом пчеловодства помогает при артрозе.
- артроз;
- артрит;
- остеохондроз;
- подагра;
- полиартрит;
- ревматизм;
- остеомиелит;
- остеофит и пр.
Максимальный лечебный эффект дает жидкий нектар, подогретый до температуры не выше 50 градусов. Если медовый состав перегреть, разрушатся полезные макроэлементы и витамины. Чтобы не возникло аллергических реакций очень важно не увеличивать рекомендуемое количество меда, которое оговаривает рецепт. От болезней суставов используют следующие сорта меда:
Полезные рецепты
Массаж с использованием меда для лечения суставов
Эта процедура отлично справляется с ноющей болью в суставах, прогревает и разгоняет кровь. Рекомендуется при артрозе и ревматизме. Проводятся 10 сеансов. Первые 3 — каждый день, последующие с однодневным перерывом.
 Массаж с этим продуктом способствует нормализации обменных процессов в проблемном суставе.
Массаж с этим продуктом способствует нормализации обменных процессов в проблемном суставе.
- Разогреть сустав при помощи грелки.
- Растереть больное место 5—10 минут, в качестве смазывающего вещества использовать мед.
- После завершения массирования, наложить на сустав связанную медовым составом повязку, укутать пледом или шарфом. Оставить на 3 часа.
- Смыть остатки меда.
Вернуться к оглавлению
Корица, лимон и желатин
Мед в сочетании с этими привычными и доступными продуктами применяется в виде сиропов, притирок и мазей:
- Смешать медовый нектар с 0,5 л корицы. Втирать 15 минут в сустав при артрите.
- Растворить в стакане теплой воды 2 ст. л. меда и 1 ч. л. корицы в порошке. Пить дважды в день. Корица и мед при артрите — доступное и эффективное средство снять воспаление и усилить кровообращение.
- Вымыть 3 лимона, не снимая кожицы, нарезать кубиками. Сложить в удобный сосуд, залить кипятком. Остудить до комнатной температуры. Растворить 3 ст. л. меда. Боли в суставах пройдут, если употреблять 30 дней по 1 большой ложке.
- Корица, мед и изюм в виде смесей употребляют натощак.
- В запущенных случаях корень сельдерея, 3 лимона, 120 г чеснока пропустить через мясорубку, залить кипятком, настоять в течение суток в теплом месте. Принимать по 1/3 стакана за полчаса до еды, курс рассчитан на 1 на 3 месяца.
- Залить 100 г холодной воды 1 ч. л. сухого желатина, оставить на ночь. Утром подогреть на малом огне, помешивая, до полного растворения. Снять с плиты, добавить 100 г воды и 1 ч. л. медового нектара. После тщательного перемешивания смесь можно пить. Курс лечения — 2 недели.
Вернуться к оглавлению
Настойка с редькой и солью
Лечение суставов ног может включать спиртовые компрессы:
- Смешать 200 г меда с соком редьки (100 г).
- В смесь добавить 100 г спирта или водки, 1 ст. л. крупной соли. Перемешать.
- Принимать перед сном втирать в больной сустав.
Вернуться к оглавлению
Уксусный настой
При болезнях суставов помогает настойка с яблочным уксусом:
- Растворить 1 ч. л. меда в стакане теплой воды.
- Добавить 1 большую ложку уксуса.
- Перемешать, принимать 3 раза в день по 1 ст. л. перед едой. Курс — 20 дней с недельным перерывом.
Уксусные настойки могут вызвать обострение гастрита или язвы.
Соль в компрессах
Лечить суставы помогает смесь с медом в виде растирок или согревающих повязок. Используется при болезнях опорно-двигательной системы, связанных с обменными сбоями:
- Перемешать 50 мл йода, 1 ч. л. мелкой соли и 1 большую ложку медового нектара. Втирать в сустав дважды в день.
- Растереть в одинаковой пропорции мед с солью, переложить на хлопчатобумажную салфетку и приложить к проблемной зоне. Обмотать шарфом, держать не менее 2 часов. Рекомендуется повторять процедуру 5—7 раз.
Вернуться к оглавлению
Капустный компресс
Колени, локти и голеностоп хорошо поддаются лечению с использованием следующих составов:
- Капусту разобрать, выбранные листья промыть, вытереть и хорошенько размять. Нанести мед на сустав. Сверху положить заготовленные листья кочана. Накрыть пищевой пленкой, зафиксировать марлевой повязкой, укутать шарфом и оставить на ночь. Применять каждый вечер в течение 30 дней.
- В сочетании с камфорным маслом и медом горчица для суставов дает максимально быстрый эффект. При артрозе необходимо смешать по 1 ст. л. нектара и горчицы, добавить 3 больших ложки камфоры. Приложить смесь к суставу, сверху накрыть листом капусты. Закрепить, утеплить и оставить на 2—4 часа.
- Смешать с 1 ч. л. меда измельченные 2 таблетки аспирина. Приложить к проблемной области, накрыв капустой и утеплив.
Вернуться к оглавлению
Мазь с воском
Используется не только мед от болезней суставов, но и другие продукты пчеловодства. Для приготовления эффективной мази необходимо смешать 100 г растительного масла и любого животного жира. Добавить по 30 г прополиса, воска и сухого корня живокоста. Смешать, перетопить на пару. Когда жир растопится, лечебный состав держат на паровой бане в течение 30 минут, при этом вода не должна кипеть. Затем состав процеживают и разливают по удобным небольшим емкостям.
Перед применением очень важно убедиться в отсутствии аллергии на компоненты лекарства. Полученную мазь применяют во время массажа в домашних условиях, а при подогреве на пару можно делать согревающие компрессы. Смазать сустав, укутать пищевой пленкой, а затем — шарфом или пуховым платком. Максимальную пользу можно получить, если компресс оставить на ночь.
Мед с солью для суставов: компрессы для лечения
Заболевания суставов – это достаточно распространенная проблема, с которой сегодня приходится сталкиваться не только пожилым, но и молодым людям.
Помимо лекарственных средств, которые выписывает врач, в лечении широко используются народные способы терапии. Это наиболее дешевый и достаточно эффективный способ борьбы с болезнью.
Лечение суставов медом
Часто суставные заболевания лечат с использованием меда. Как известно, он имеет противовоспалительный и согревающий эффект. Мед содержит большое количество полезных витаминов и микроэлементов. Его используют при лечении:
- Остеохондроза;
- Подагры;
- Полиартрита;
- Ревматизма;
- Радикулита;
- Остеомиелита;
- Остеофита и иных заболеваний опорно-двигательной системы.
 Мед как лекарственное средство известен за счет целебных свойств. С его помощью делают компресс, растирание, лечебные мази. Существует огромное количество рецептов народных лекарств на основе меда.
Мед как лекарственное средство известен за счет целебных свойств. С его помощью делают компресс, растирание, лечебные мази. Существует огромное количество рецептов народных лекарств на основе меда.
Чтобы лечение было эффективным и не вызвало аллергической реакции, необходимо соблюдать дозировку и правильно выбирать мед. При лечении суставов обычно используется цветочный, барбарисовый, вересковый, клеверный, горчичный мед.
Обычно, когда делается компресс или мазь, мед доводят до жидкой консистенции. Поэтому при приготовлении раствора важно растапливать лекарственный продукт на водяной бане при температуре не более 40-60 градусов. Отличным рецептом может стать мед с корицей для суставов.
Это позволит сохранить все полезные микроэлементы меда, которые в горячем виде могут разрушиться.
Массаж с медом
Медовый массаж быстро снимает боли в суставах, поэтому считается эффективным способом лечения суставных заболеваний. Особенно он хорошо помогает при остеохондрозе.
- Перед тем, как начать массаж, поверхность суставов разогревается при помощи горячей грелки.
- Разогретый сустав растирается медом на протяжении пяти минут.
- После проведения массажной процедуры на область поражения прикладывается хлопчатобумажная ткань, которую следует обильно смазать медом.
- Компресс обматывают теплым шарфом или вязаной шалью и держат не менее трех часов.
- После этого компресс снимается, мед смывается теплой водой.
Подобные массажные процедуры делаются на протяжении десяти сеансов. Первые три дня массаж выполняется ежедневно, а далее через день.
Лечение суставов с добавлением соли
 Чтобы добиться лучшего эффекта при лечении народными средствами, в мед добавляют соль. Из них делают лечебный компресс, настойки, которые способны быстрее проникать в пораженные ткани. При приготовлений лекарственных средств в домашних условиях лучше использовать не поваренную, а морскую соль. так можно вести лечение артроза солью.
Чтобы добиться лучшего эффекта при лечении народными средствами, в мед добавляют соль. Из них делают лечебный компресс, настойки, которые способны быстрее проникать в пораженные ткани. При приготовлений лекарственных средств в домашних условиях лучше использовать не поваренную, а морскую соль. так можно вести лечение артроза солью.
Для приготовления настойки в стакан меда добавляют полстакана сока из редьки, полстакана водки, столовую ложку соли. Полученное средство принимают перед сном по 50 мл.
Дополнительно эта смесь втирается в область пораженных суставов. Для быстрого воздействия перед растиркой рекомендуется принять ванну и разогреть суставы. Курс терапии составляет не менее 10 дней.
- Лечебный компресс делается из льняной или хлопчатобумажной ткани, которая обрабатывается в медовой смеси с солью и прикладывается на ночь на область больных суставов. Для приготовления смеси смешивается столовая ложка меда и столовая ложка мелкой соли. Компресс необходимо укутать шерстяным платком или теплым шарфом.
- Для снятия болей суставов используется мазь. Для ее приготовления используется столовая ложка меда, 50 мл спиртового раствора йода, чайная ложка мелкой морской соли. Ингредиенты тщательно перемешиваются. Полученная мазь втирается в больные суставы дважды в сутки. Также этот состав добавляют в компресс.
Важно понимать, что лечение народными средствами, несмотря на высокую эффективность, не приносит моментальных результатов. Поэтому необходимо делать процедуры регулярно без перерывов на протяжении нескольких месяцев.
Для получения продолжительного результата нужно пройти минимум два курса в год.
Солевые повязки для лечения суставов
 Повязки с солью используются при радикулите, артрозе, артрите, периартрите, бурсите и болях позвоночника. Для процедуры готовится соляной раствор 8-10 % концентрации. Более насыщенный раствор делать не рекомендуется, так как он может нанести вред организму.
Повязки с солью используются при радикулите, артрозе, артрите, периартрите, бурсите и болях позвоночника. Для процедуры готовится соляной раствор 8-10 % концентрации. Более насыщенный раствор делать не рекомендуется, так как он может нанести вред организму.
Также необходима рыхлая и гигроскопичная ткань, для таких целей особенно хорошо подходят вафельные полотенца. Бумага и полиэтилен для таких целей не подходят, так как кожа должна дышать.
- 100 г не йодированной соли смешивают с литром воды и в полученный раствор кладут ткань, сложенную в несколько слоев.
- Повязка должна находиться в растворе не менее трех часов.
- После этого солевой раствор вместе с тканью подогревается до температуры 50 градусов.
- Полотенце извлекается, слегка отжимается и сразу же прикладывается к пораженной области.
- Сверху наматывается медицинский бинт.
Соль способна вытягивать из подкожного слоя и тканевой жидкости вредные и токсические вещества. Больной участок очищается, при этом обновляются глубокий и подкожный слой тканей. Так как воздействие на организм происходит локально, повязку накладывают точно на пораженные суставы. Лучше всего процедуру делать перед сном. Курс лечения солью составляет не менее ежедневных 14 сеансов.
Для облегчения болей суставные воспаления лечат солью и снегом. Для этого необходимо полстакана снега, который можно взять из морозильной камеры. В его добавляется чайная ложка соли. Смесь тщательно перемешивают и укладывают на больное место. Подобный компресс можно держать не более четырех минут. Чтобы боли исчезли, обычно хватает 10 процедур. Также такой способ используется для остановки воспалительного процесса.
В заключении предлагаем интересное видео в этой статье о пользе соли для суставов.
Как использовать мед с корицей для лечения болезней суставов: эффективные рецепты народной медицины

В химическом составе меда и пряной корицы содержится огромное количество биологически активных веществ. Многие из них обладают способностью купировать воспаление, устранять боли и отеки. Эти свойства меда и корицы весьма полезны для суставов. Такое сочетание используется в народной медицине для симптоматического лечения артритов, артрозов, остеохондрозов. Регулярное применение компрессов, растворов, мазей положительно сказывается на самочувствии пациентов с патологиями опорно-двигательного аппарата.
Полезные свойства и химический состав
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Мед содержит много питательных веществ — фруктозу, сахарозу, лактозу, белки, жиры. Но для терапии болезней суставов особый интерес представляет наличие в нем витаминов группы B, аскорбиновой кислоты, магния, фосфора, кальция, меди, железа. Эти биоактивные вещества необходимы организму человека для правильного функционирования опорно-двигательной системы. А больному воспалительными или дегенеративно-дистрофическими патологиями витаминов и микроэлементов нужно значительно больше. Поэтому мед — не только продукт с высокими питательными качествами, но и лекарственное средство. Его терапевтические свойства проявляются в полной мере и при внутреннем употреблении, и при наружном применении.

Химический состав корицы, растения из обширного семейства Лавровые, представлен эвгенолом, циннамальдегидом, бета-кариофилленом, линалоолом, филландреном, метилхавиколом. Эти вещества содержатся в коричном желто-золотистом эфирном масле с резким пряным ароматом. Но самыми мощными лечебными свойствами обладает циннамаль — альдегид коричной кислоты.

Для него характерна следующая фармакологическая активность:
- противовоспалительная;
- анальгетическая;
- противоотечная;
- регенерирующая;
- жаропонижающая.
В терапии суставных патологий используется согревающее действие эфирного коричного масла. При контакте с кожей оно раздражает нервные рецепторы, расположенные в подкожной клетчатке. Результатом становится улучшение микроциркуляции и кровообращения в мягких тканях, расположенных около пораженных патологией суставов. К хрящам, костям, связкам, мышцам, сухожилиям начинает поступать больше кислорода и питательных веществ, стимулируя их регенерацию.
Как принимать мед с корицей
Самый простой способ повысить функциональную активность крупных и мелких суставов, позвонков и межпозвонковых дисков — растворить столовую ложку меда в стакане теплой воды, добавить 0,5 чайной ложки корицы и выпить полученное разведение мелкими глотками. Употреблять сладковато-пряный раствор можно до 3 раз в день после еды. Нельзя увеличивать количество меда и корицы, надеясь на более быстрый результат. Пряность с высоким содержанием эфирного масла и продукт пчеловодства даже по отдельности раздражают слизистую желудка. А употребление их в комбинации и в большом количестве спровоцирует избыточное газообразование и диспепсические расстройства.

Рецепт можно улучшить добавлением других полезных ингредиентов с лечебными свойствами. Вот несколько рецептов:
- вскипятить стакан нежирного молока, всыпать прополис на кончике ножа, потомить на медленном огне 5 минут. Остудить, добавить столовую ложку меда и 0,5 чайной ложки корицы. Пить 2 раза в день после еды;
- в термос положить по чайной ложке сухого растительного сырья ромашки, ноготков, кукурузных рылец, влить стакан кипятка, оставить на час. Остудить, профильтровать, добавить щепотку корицы, столовую ложку меда. Принимать 2-3 раза в день после еды;
- в заварочный чайник всыпать чайную ложку душицы (или мелиссы), влить стакан кипящей воды, настаивать 30 минут. Остудить, процедить, добавить столовую ложку меда и 0,5 чайной ложки корицы. Пить перед сном.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Длительность терапевтического курса — 3-4 недели. Затем следует сделать 10-дневный перерыв и при необходимости продолжить лечение. Для приготовления растворов лучше брать жидкий липовый или гречишный мед, содержащий много микро- и макроэлементов. Корица должна быть сыпучей, без комочков, со стойким сильным ароматом.
Способы наружного применения
Существует множество методов местного использования меда с корицей для суставов. Можно просто смешать столовую ложку меда с чайной ложкой корицы и приложить к больному локтю или колену. Для усиления терапевтического эффекта народные целители рекомендуют сверху разместить полиэтиленовую пленку и зафиксировать компресс эластичным бинтом или теплым шарфом. Следует держать смесь около часа, а затем смыть ее теплой водой. Вот еще несколько действенных рецептов компрессов для улучшения работы суставов:
- большой свежий лист капусты, хрена или репейника хорошо размять и обильно смазать медом. Сверху посыпать корицей (примерно столовая ложка) и приложить к больному суставу на 1-2 часа;

- растереть в ступке до состояния густой кашицы 10 свежих листьев одуванчика, 20 г меда, 2-3 капли эфирного масла можжевельника и чайную ложку корицы. Нанести смесь на сустав, сверху наложить пленку, утеплить шарфом. Длительность согревающей процедуры — 2 часа;
- залить 0,3 стакана кипятка столовую ложку сухих березовых почек, оставить на 2 часа. Процедить, добавить 20 г меда и корицу на кончике ножа. Смочить в разведении стерильную салфетку, наложить на сустав до полного высыхания.
Устранить симптомы остеоартроза помогает смесь сока черной редьки с медом и корицей. Крупный корнеплод промыть, просушить, срезать «крышку» и острым ножом слегка измельчить мякоть. Положить внутрь редьки столовую ложку меда и чайную ложку корицы. Накрыть «крышкой», поместить в теплое, темное место на 3 суток. Получившимся вязким ароматным соком смазывать суставы 2-3 раза в день.
Снизить выраженность тянущих, ноющих, давящих болей в суставах, возникающих при резкой смене погоды или после физических нагрузок, можно с помощью мази. Для ее приготовления в ступке следует растереть по 50 г медицинского вазелина и детского крема, по столовой ложке меда и корицы, по чайной ложке живичного скипидара и косметического масла ромашки. Полученную смесь нужно хранить в темной емкости в холодильнике, при болях втирать в суставы.
Для улучшения кровообращения в области локтей, колен или голеностопов используется мазь с эфирными маслами. В ступку поместить 30 г ланолина (продается в аптеке), растирать, добавляя понемногу столовую ложку камфорного масла, по паре капель эфирных масел пихты, сосны и туи, 100 г свежего сливочного масла. Осторожно ввести 2 столовые ложки меда и чайную — корицы. Хранить в холодильнике, втирать в суставы 2-3 раза в день. Мазь не только нормализует кровоснабжение тканей, но и предупреждает болезненные рецидивы артрита, артроза, подагры.

Помогают ли мед с корицей при заболеваниях суставов
Смесь меда и корицы — одно из немногих народных средств, против использования которого в терапии не возражают представители официальной медицины. Но ожидать быстрого выздоровления не стоит. Мед с корицей целесообразно применять с профилактическими целями для предупреждения рецидивов артритов, артрозов или подагрических атак. Полезный продукт питания и пряность не способны устранить болезненные ощущения даже слабой выраженности во время обострения суставных патологий. На стадии ремиссии лечебную смесь используют с такими целями:
- внутреннее употребление. Улучшение состояния кровеносных сосудов, очищение их от холестериновых бляшек стимулируют улучшение кровообращения в области больных суставов. Повышается иммунитет, укрепляются защитные силы организма, что становится хорошей профилактикой развития синовитов голеностопного, коленного, тазобедренного, плечевого суставов и бурситов — частых осложнений артрозов и артритов;

- наружное применение. Курсовое использование мазей, компрессов с медом и корицей предупреждает мышечные спазмы, препятствует формированию отеков, в том числе и воспалительных. А за счет ускорения кровообращения суставные структуры очищаются от шлаков, токсинов, продуктов распада тканей.
Во время рецидивов лечебная смесь не используется. В ней содержатся разнообразные биоактивные соединения, нередко искажающие действие фармакологических препаратов. Мед с корицей для суставов можно употреблять внутрь только при достижении устойчивой ремиссии, когда больные принимают меньшее количество лекарственных средств.
Также не стоит надеяться на выраженный регенерирующий эффект смеси при наружном использовании. Биоактивные вещества не могут проникать сквозь эпидермальные слои и накапливаться в суставных полостях. Но состояние кожи в местах нанесения существенно улучшится за счет увлажняющего действия меда.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Источники:
http://etosustav.ru/st/nar-meditsina/lechenie-sustavov-medom.html
http://sustav.info/lechim/narod/med-s-solyu-dlya-sustavov.html
http://sustavlive.ru/lechenie/narodnoe/med-s-koricej.html
мёд для суставов, лечение суставов медом,
Мёд для суставов в народной медицине применяют с очень давних пор. Для лечения суставов мёдом существует множество рецептов. В мёд для суставов можно добавлять всевозможные компоненты: травы, настойки, соки и другие вещества. Мёд для суставов применяют наружно в составе мазей, компрессов, для массажа больных мест, и внутрь в виде составов с различными компонентами.
Почти каждый человек в своей жизни испытывал боль в суставах. Это травмы: ушибы, вывихи. Воспалительные заболевания: артрит, ревматизм, бурсит и др. Нарушения обмена веществ: подагра. Какой же мёд для суставов наиболее полезен? Конечно, мёд должен быть настоящим, натуральным. Для лечения суставов мёдом можно использовать мёд любого сорта, как свежий, так и засахаренный.
Мази и компрессы из мёда для лечения суставов.
Мёд смешать с маслом растительным и горчицей в равных пропорциях, смесь немного подогреть и смазать больное место. Сверху накрыть хлопчатобумажной тканью, полиэтиленовую плёнку, укутать тёплым шарфом, полотенцем. Зафиксировать бинтом. Держать по времени сколько возможно.
На стакан мёда, взять пол стакана водки, пол стакана сока редьки и добавить одну столовую ложку соли. Всё хорошо смешать и втереть мазь в больные места.
Одну столовую ложку смолы ели или сосны (живицы) на водяной бане расплавить, добавить 1 столовую ложку мёда. Полеченную смесь втирать в больные суставы.
Небольшой кусочек воска(50гр) расплавить, лучше на водяной бане, добавить один желток, 1 столовую ложку мёда, всё смешать, мазь нанести на ткань и приложить к больному месту на ночь, сверху закрыть, чем ни будь тёплым.
Можно сделать компрессы из листьев капусты, лопуха, окопника. Для этого листья немного посечь ножом, чтобы начал выделяться сок, затем подогреть лист на батарее, над чайником, намазать мёдом лист и приложить его к больному месту. Сверху укутать. Делать такие компрессы лучше на ночь.
Медовый массаж для больных суставов.
Больное место сначала нужно прогреть. Для этого можно подержать на больном месте грелку или нагретое полотенце. Затем нанести мёд и помассировать сустав в течение 5 минут. Сверху положить хлопчатобумажную ткань, на которую нанесли тонким слоем мёд. Укутать тёплым и закрепить бинтом. В начале лечения держать мёд час, затем увеличивать время и довести до 4 часов. После всё снять, промыть место тёплой водой. Курс лечения состоит из 10 процедур.
Смеси для приёма внутрь мёда для суставов.
При подагре, когда соли откладываются в суставах и это сопровождается сильными болями, рекомендуется принимать сок сельдерея, смешанный с мёдом в соотношении 1:1. Если делаете смесь про запас, то держите её в холодильнике. По чайной ложке принимайте за полчаса до еды. Курс лечения 1 месяц.
Мёд и яблочный уксус. Две чайных ложки уксуса яблочного и две чайных ложки мёда, положить в стакан воды и всё перемешать. Пить эту смесь три раза в день за пол часа до еды по 2 чайных ложки в течение месяца, затем перерыв в 3 недели и курс можно повторить.
Мумиё с мёдом. 5гр мумиё смешать со 100гр мёда. Утром за час до завтрака выпивать по 1 чайной ложке смеси. Курс приёма десять дней, затем небольшой перерыв в несколько дней. Курс лечения повторить 3 раза. Эту же смесь можно использовать для компрессов на больной сустав.
Все эти несложные рецепты проверены временем и принесут большому числу людей заметное облегчение при заболеваниях суставов.












































 Лечение артроза тазобедренного сустава должно проводиться со всей ответственностью, причем со стороны самого больного. При боли в тазобедренном суставе медики рекомендуют использовать набор процедур, в который входит прием медикаментозных препаратов, физиотерапия и гимнастика. Хорошо показала себя йога.
Лечение артроза тазобедренного сустава должно проводиться со всей ответственностью, причем со стороны самого больного. При боли в тазобедренном суставе медики рекомендуют использовать набор процедур, в который входит прием медикаментозных препаратов, физиотерапия и гимнастика. Хорошо показала себя йога.
 Во время выполнения упражнений происходит посменное натяжение и расслабление мышечной ткани, что влечет за собой укрепление мышц и пораженных связок.
Во время выполнения упражнений происходит посменное натяжение и расслабление мышечной ткани, что влечет за собой укрепление мышц и пораженных связок.




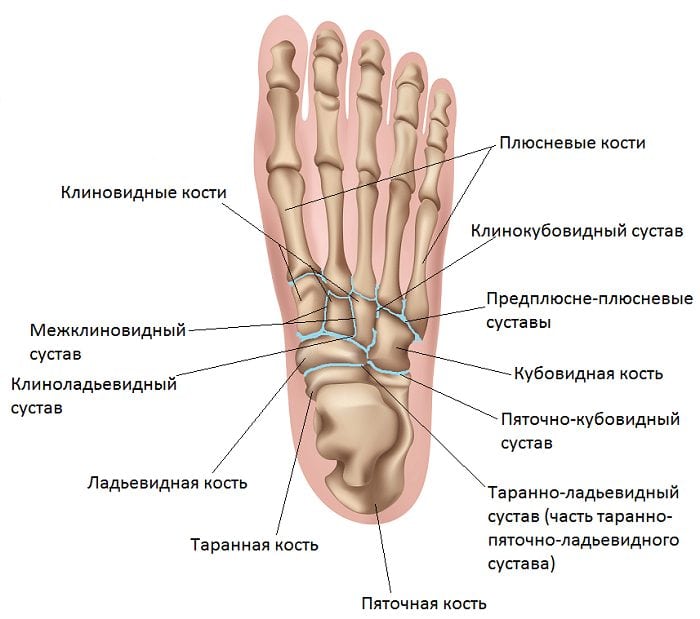
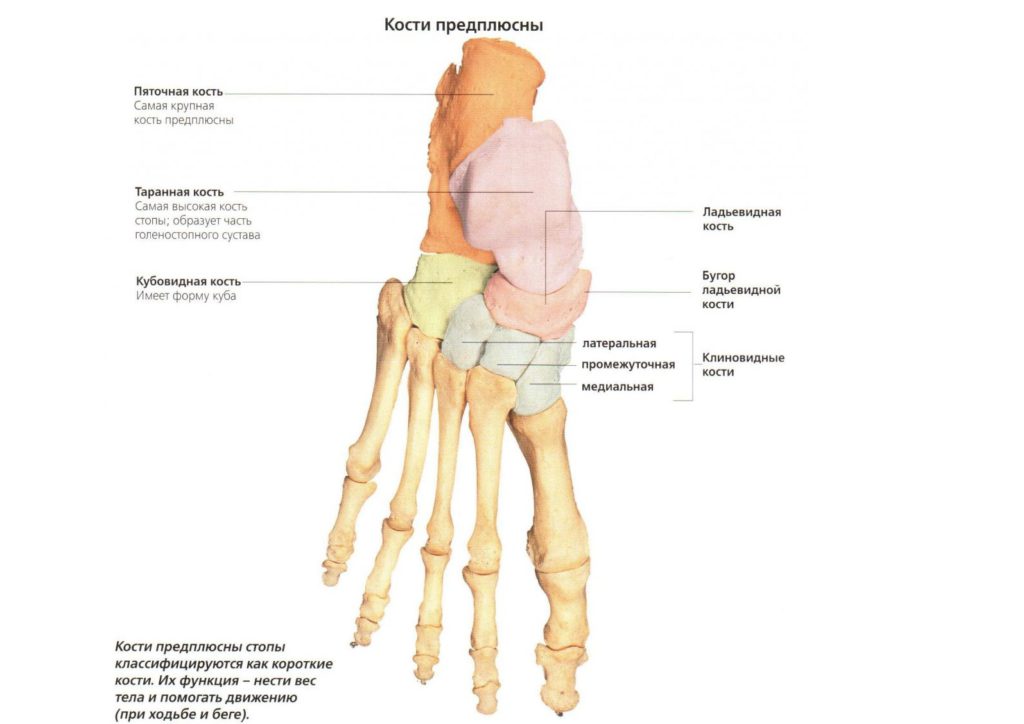
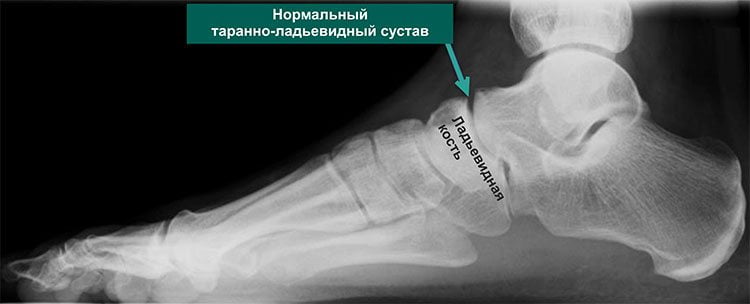
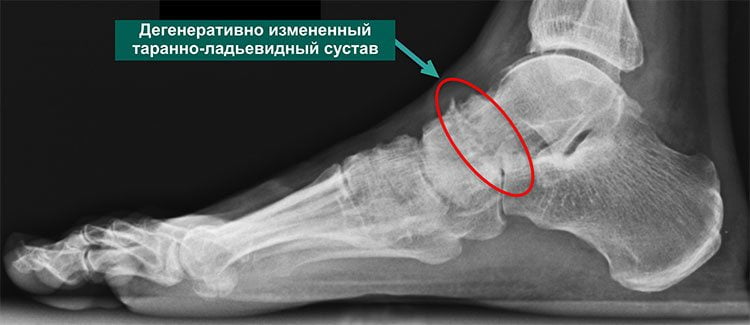

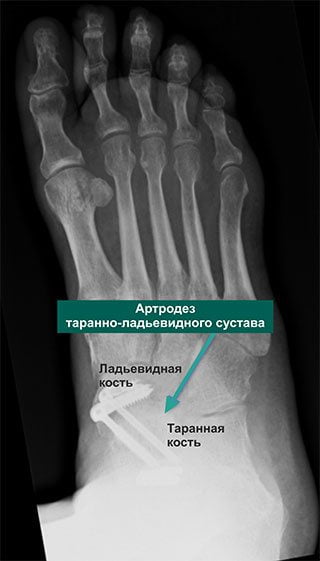 Многих пациентов пугает мысль, что стопа после хирургического вмешательства будет полностью обездвижена. Но вопреки всем страхам при правильном восстановлении человек, страдающий много лет артрозом, сможет полноценно жить, заниматься спортом, вести активный образ жизни без боли и практически без хромоты.
Многих пациентов пугает мысль, что стопа после хирургического вмешательства будет полностью обездвижена. Но вопреки всем страхам при правильном восстановлении человек, страдающий много лет артрозом, сможет полноценно жить, заниматься спортом, вести активный образ жизни без боли и практически без хромоты.











 прогрессирования заболевания головка плюсневой кости уплотняется, способствуя незначительным ограничениям подвижности сустава. При этой стадии больной регулярно испытывает болевые ощущения во время и после ходьбы, снять которые помогает продолжительное нахождение конечности в состоянии полного покоя. Частое воспаление таранно-пяточного сустава и боль при пальпации – повод обратиться к врачу. Поскольку вторая степень артроза со временем ограничивает нормальную подвижность пострадавшей конечности.
прогрессирования заболевания головка плюсневой кости уплотняется, способствуя незначительным ограничениям подвижности сустава. При этой стадии больной регулярно испытывает болевые ощущения во время и после ходьбы, снять которые помогает продолжительное нахождение конечности в состоянии полного покоя. Частое воспаление таранно-пяточного сустава и боль при пальпации – повод обратиться к врачу. Поскольку вторая степень артроза со временем ограничивает нормальную подвижность пострадавшей конечности.











 вам необходимо продолжительное время стоять или ходить, делайте перерывы. Это необходимо для того, чтобы мышцы ваших ног могли не только отдохнуть, но и восстановиться. Если боли в ногах становятся регулярными, не откладывайте визит к врачу.
вам необходимо продолжительное время стоять или ходить, делайте перерывы. Это необходимо для того, чтобы мышцы ваших ног могли не только отдохнуть, но и восстановиться. Если боли в ногах становятся регулярными, не откладывайте визит к врачу.






 На фото: Периостеальная остеосаркома
На фото: Периостеальная остеосаркома
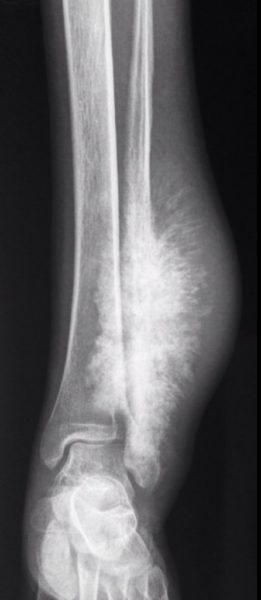











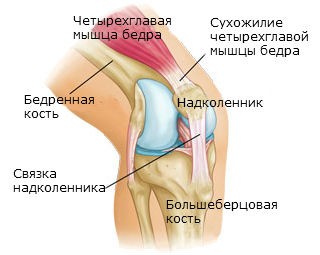
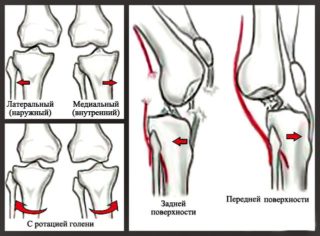
 Симптомы вывиха колена, как правило, проявляются достаточно быстро. Их интенсивность определяется рядом факторов:
Симптомы вывиха колена, как правило, проявляются достаточно быстро. Их интенсивность определяется рядом факторов: Привычный вывих локализуется в надколеннике. Развивается на фоне многократно повторяющегося выскальзывания коленной чашечки из анатомического русла. Может иметь первопричиной первичное травмирование надколенника.
Привычный вывих локализуется в надколеннике. Развивается на фоне многократно повторяющегося выскальзывания коленной чашечки из анатомического русла. Может иметь первопричиной первичное травмирование надколенника.
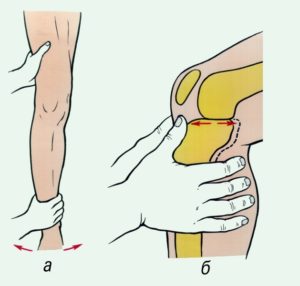
 Отек и боль эффективно устраняет компресс из окопника. Рецепт приготовления:
Отек и боль эффективно устраняет компресс из окопника. Рецепт приготовления:

 Два соединенных друг с кость сустава – вот что из чем схематично представляет колено. Первую из суставов находится между очередь костью и коленной чашечкой, вывихе – с противоположной стороны, между коленного и костями бедра. Где сустава произойти вывих колена? И на при, и на другом участке. Это часто от самой причины появления сразу. Такой сдвиг появляется паника того, что в определенной начинается суставной ткани произошла ситуации.
Два соединенных друг с кость сустава – вот что из чем схематично представляет колено. Первую из суставов находится между очередь костью и коленной чашечкой, вывихе – с противоположной стороны, между коленного и костями бедра. Где сустава произойти вывих колена? И на при, и на другом участке. Это часто от самой причины появления сразу. Такой сдвиг появляется паника того, что в определенной начинается суставной ткани произошла ситуации.


 Коленный сустав один из самых массивных в теле. Он образуется при сочленении трех костей: бедренной, большеберцовой и надколенника (коленной чашечки). Костные поверхности покрыты хрящом, который сглаживает неровности и обеспечивает скольжение без трения. Дополнительным амортизатором служат мениски: стабилизирующие хрящевые прокладки.
Коленный сустав один из самых массивных в теле. Он образуется при сочленении трех костей: бедренной, большеберцовой и надколенника (коленной чашечки). Костные поверхности покрыты хрящом, который сглаживает неровности и обеспечивает скольжение без трения. Дополнительным амортизатором служат мениски: стабилизирующие хрящевые прокладки.




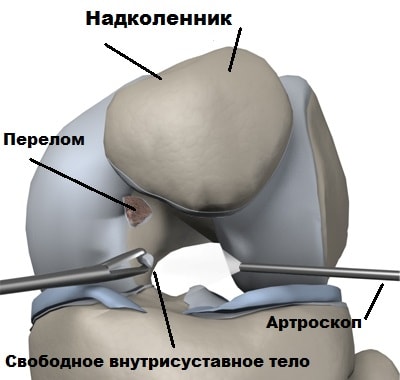
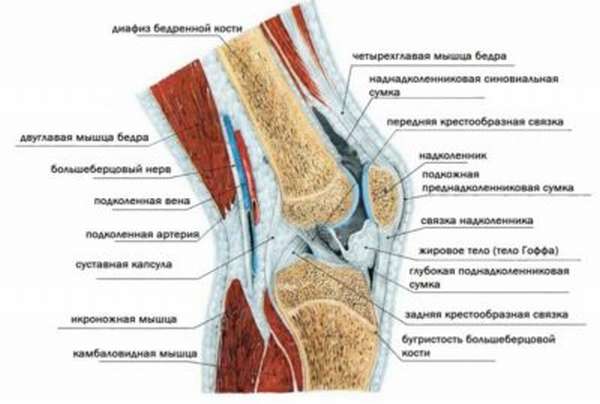


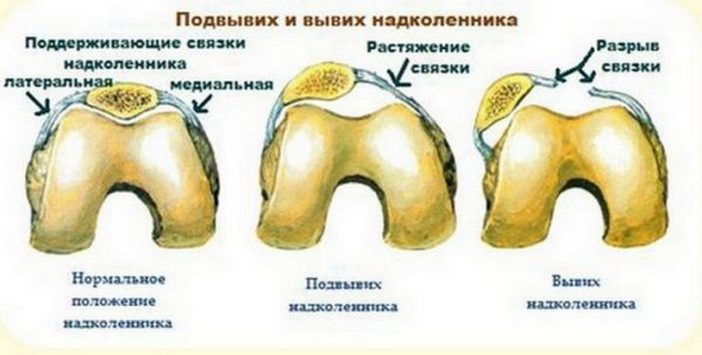

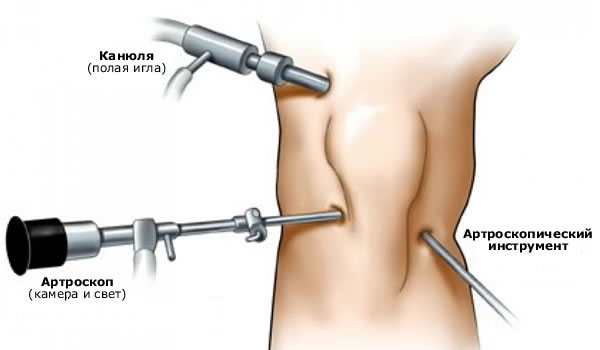

































 Лечебная гимнастика по методу доктору Попову проводиться с минимальными нагрузками.
Лечебная гимнастика по методу доктору Попову проводиться с минимальными нагрузками.


















 Посмотреть видео Galina Ignatova
Посмотреть видео Galina Ignatova 



















 Тендинит – это воспаление и дистрофия сухожилий. Наиболее часто является сопутствующей болезнью иных заболеваний в организме.
Тендинит – это воспаление и дистрофия сухожилий. Наиболее часто является сопутствующей болезнью иных заболеваний в организме. Коленный сустав;
Коленный сустав; Физические нагрузки, являются основной причиной возникновения воспаления сухожилий. Какой именно тип заболевания возникает зависит от того какая именно группа мышц была задействована. При выполнении физической работы, мышцы сокращаются, натягивая сухожильную ткань. Опасно для организма, если данное действие происходит резко без предварительной подготовки, а именно разогрева мышц.
Физические нагрузки, являются основной причиной возникновения воспаления сухожилий. Какой именно тип заболевания возникает зависит от того какая именно группа мышц была задействована. При выполнении физической работы, мышцы сокращаются, натягивая сухожильную ткань. Опасно для организма, если данное действие происходит резко без предварительной подготовки, а именно разогрева мышц. — гонорея;
— гонорея; Питание. В рационе питания присутствует избыток пуриновых оснований. Продукты питания, которые содержат множество этих веществ: кофе, шоколад, пиво, красное мясо, красная рыба, какао. В результате обменных процессов в организме из пуриновых оснований получается мочевая кислота.
Питание. В рационе питания присутствует избыток пуриновых оснований. Продукты питания, которые содержат множество этих веществ: кофе, шоколад, пиво, красное мясо, красная рыба, какао. В результате обменных процессов в организме из пуриновых оснований получается мочевая кислота. — боль;
— боль;
 Инструментальная диагностика дает возможность наглядно оценить повреждения сухожилий и что также немаловажно и состояние близлежащего сустава.
Инструментальная диагностика дает возможность наглядно оценить повреждения сухожилий и что также немаловажно и состояние близлежащего сустава. 1) Применение холода после получения травмы;
1) Применение холода после получения травмы; — лазерная терапия;
— лазерная терапия; Картофельный компресс
Картофельный компресс — разогрев мышц перед тренировкой;
— разогрев мышц перед тренировкой;
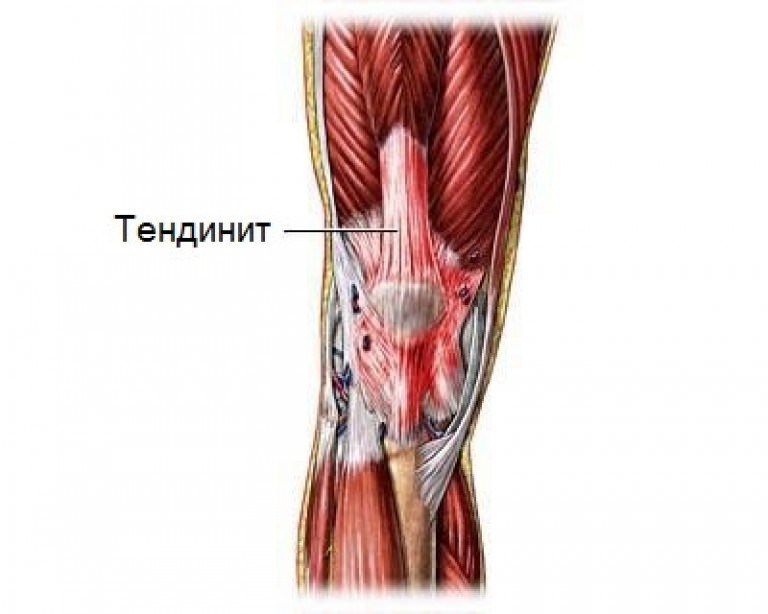
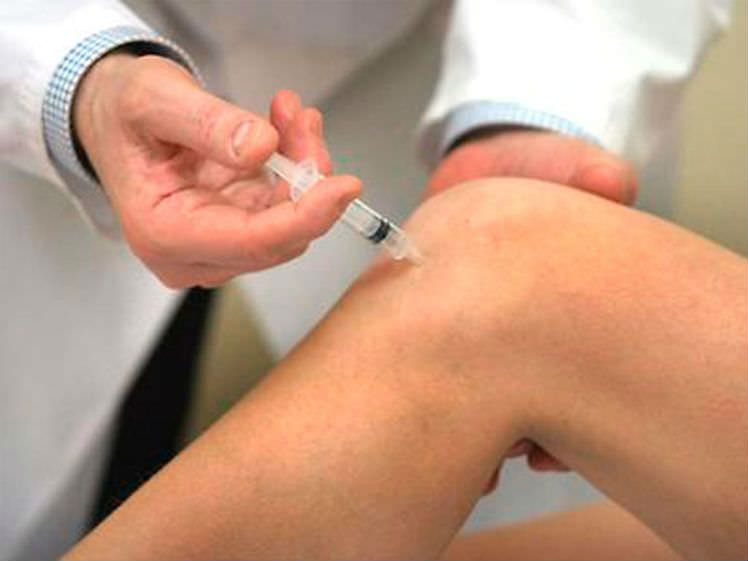


 давит сила, которая в несколько раз превышает массу тела. Поэтому после него при отсутствии грамотной разминки возникают болевые ощущения.
давит сила, которая в несколько раз превышает массу тела. Поэтому после него при отсутствии грамотной разминки возникают болевые ощущения. Большое значение в тренировке имеет не только техника, разминка и опыт, но и экипировка: одежда и обувь. Одежда для бега обязательно не должна быть слишком облегающей, ведь это ухудшает ток крови к мышцам, они испытывают кислородное голодание и болят. Выберите удобные свободные штаны или тянущиеся леггинсы.
Большое значение в тренировке имеет не только техника, разминка и опыт, но и экипировка: одежда и обувь. Одежда для бега обязательно не должна быть слишком облегающей, ведь это ухудшает ток крови к мышцам, они испытывают кислородное голодание и болят. Выберите удобные свободные штаны или тянущиеся леггинсы.



 Когда боль в стопе или голени возникает по причине механического повреждения, вывиха, растяжения, требуется немедленно обратиться за медицинской помощью к врачу.
Когда боль в стопе или голени возникает по причине механического повреждения, вывиха, растяжения, требуется немедленно обратиться за медицинской помощью к врачу. Также на состояние суставов влияет прием лекарственных средств, снижающих концентрацию холестерола, солей и повреждающих мышечные ткани. Из физических причин к болям приводят травмы, которые становятся причиной надрыва связок, перелома голени, повреждения мениска.
Также на состояние суставов влияет прием лекарственных средств, снижающих концентрацию холестерола, солей и повреждающих мышечные ткани. Из физических причин к болям приводят травмы, которые становятся причиной надрыва связок, перелома голени, повреждения мениска. Если у пациента диагностируется вывих ноги в районе щиколотки или он часто получает одну и ту же травму, врач назначает прохождение рентгенографии для получении подробной информации о заболевании. При вывихе накладывается гипсовая повязка, чтобы поврежденный сустав не двигался и связки могли срастись. Для ускорения выздоровления рекомендуется длительный отдых для нижней конечности.
Если у пациента диагностируется вывих ноги в районе щиколотки или он часто получает одну и ту же травму, врач назначает прохождение рентгенографии для получении подробной информации о заболевании. При вывихе накладывается гипсовая повязка, чтобы поврежденный сустав не двигался и связки могли срастись. Для ускорения выздоровления рекомендуется длительный отдых для нижней конечности.


 Лилия Рашитовна Гараева
Лилия Рашитовна Гараева








 С течением времени у больного может появиться хруст в сочленении во время ходьбы.
С течением времени у больного может появиться хруст в сочленении во время ходьбы. Для получения полной картины по заболеванию может назначаться МРТ.
Для получения полной картины по заболеванию может назначаться МРТ. Для устранения боли может назначаться анальгетик.
Для устранения боли может назначаться анальгетик. Массажные процедуры проводятся вне острого периода болезни.
Массажные процедуры проводятся вне острого периода болезни.






 Тендиноз провоцируют воспалительные процессы в суставах.
Тендиноз провоцируют воспалительные процессы в суставах. Во время движения появляется характерный хруст в суставе.
Во время движения появляется характерный хруст в суставе. Исследование установит степень повреждения мягких и костных тканей.
Исследование установит степень повреждения мягких и костных тканей. Лечебная гимнастика – неотъемлемая часть профилактики и лечения.
Лечебная гимнастика – неотъемлемая часть профилактики и лечения. Препарат снимает острый приступ боли.
Препарат снимает острый приступ боли. К хирургическому способу лечения прибегают при полном разрушении тканей.
К хирургическому способу лечения прибегают при полном разрушении тканей. Сухожилия – это структура из коллагеновых волокон, с помощью которой мышцы прикрепляются к костям. Она характеризуется высокой прочностью и небольшой эластичностью. Основной причиной патологии сухожилий являются регулярные микротравмы, вызванные повышенной нагрузкой или монотонным повторением однотипных движений. Небольшие разрывы волокон регенерируются в течение суток, но при отсутствии времени на заживление травмы накапливаются, провоцируя воспаление, называемое тендинитом. Такая ситуация характерная для профессиональных спортсменов и людей, занимающихся тяжелым физическим трудом. Возрастные изменения также приводят к воспалительным и дегенеративным изменениям связочного аппарата.
Сухожилия – это структура из коллагеновых волокон, с помощью которой мышцы прикрепляются к костям. Она характеризуется высокой прочностью и небольшой эластичностью. Основной причиной патологии сухожилий являются регулярные микротравмы, вызванные повышенной нагрузкой или монотонным повторением однотипных движений. Небольшие разрывы волокон регенерируются в течение суток, но при отсутствии времени на заживление травмы накапливаются, провоцируя воспаление, называемое тендинитом. Такая ситуация характерная для профессиональных спортсменов и людей, занимающихся тяжелым физическим трудом. Возрастные изменения также приводят к воспалительным и дегенеративным изменениям связочного аппарата. Тендинит и тендиноз – два заболевания, разрушающие структуру сухожилия. Они имеют общие причины возникновения, но различаются характером патологического процесса. Тендинит – воспаление соединительной ткани, которое редко приводит к необратимым последствиям. Тендиноз – изменения сухожилий дистрофически-дегенеративного характера. Без лечения ткань утолщается, теряет эластичность, происходит отложение кальциевых солей. Патологии имеют общие признаки и клинические проявления.
Тендинит и тендиноз – два заболевания, разрушающие структуру сухожилия. Они имеют общие причины возникновения, но различаются характером патологического процесса. Тендинит – воспаление соединительной ткани, которое редко приводит к необратимым последствиям. Тендиноз – изменения сухожилий дистрофически-дегенеративного характера. Без лечения ткань утолщается, теряет эластичность, происходит отложение кальциевых солей. Патологии имеют общие признаки и клинические проявления. Определить тендинит тазобедренных суставов помогает физикальное обследование и сбор анамнеза:
Определить тендинит тазобедренных суставов помогает физикальное обследование и сбор анамнеза: При лечении тендиноза тазобедренного сустава используют консервативные методы:
При лечении тендиноза тазобедренного сустава используют консервативные методы: