Таранно ладьевидный сустав артроз – Артроз таранно-ладьевидного сустава (сочленения) 1 и 2 степени: лечение и деформирующий артроз
причины артроза, признаки и лечение
Артроз стоп часто остается не выявленным. Любой дискомфорт в области пятки связывают с образованием шпоры, и на этом обычно беспокойство о собственном здоровье заканчивается. Но проблема может скрываться намного глубже, как в прямом, так и переносном смысле. Локализуется патология между пяточной и таранной костями и определяется, как нарушение целостности таранно-ладьевидного сустава.
Общая характеристика
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует…” Читать далее…
Свое название это сочленение получило из-за места расположения. Таранно-пяточный ладьевидный сустав представляет собой соединение таранной, пяточной и ладьевидной костей.
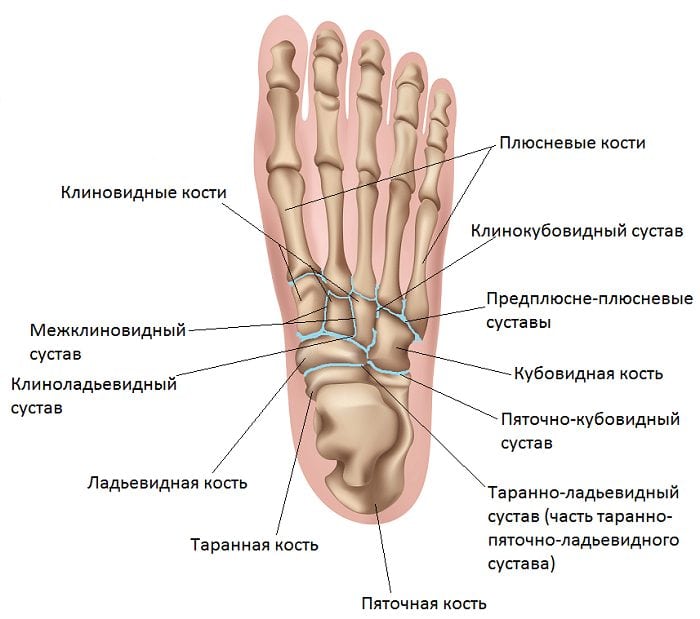
Место расположения таранной кости – пяточная кость и дистальный конец голени. Если говорить иначе, то она представляет собой некий мениск. Ее тело и головка заключаются в шейку. Пяточная кость, сплюснутая с боков и удлиненная по своей форме, сосредотачивается в задне-нижней зоне предплюсны. Во всей стопе она имеет самый большой размер. Костная структура содержит два суставных блока для сочленения с кубовидной и таранной костями. И, наконец, ладьевидная – располагается внутри ступни. Она имеет бугристый внутренний край, что определяет высоту подъема стопы. Задний суставной блок соединяется с таранной костью.
Весь таранно-пяточный сустав имеет шарообразную форму, что обеспечивает ему достаточную функциональность в соединении с подтаранным сочленением. Образуется комбинированная подвижность внутри стопы, позволяющая ей совершать вращение вокруг собственной оси. Прочность костного соединения обеспечивается за счет мощной межкостной таранно-пяточной связки.
Причины развития артроза сустава
Каждый человек когда-либо получал травмы голеностопа. Если они повторяются систематически, то возможно развитие артроза таранно-пяточного ладьевидного сустава. Такой диагноз можно приобрести уже после 20 лет, когда на еще растущий организм приходятся чрезмерные нагрузки. Если учесть, что после получения образования человек начинает вести малоподвижный образ жизни, у него появляется лишний вес — провоцирующий заболевание фактор.
С возрастом риски развития патологического состояния ног существенно возрастают. Это происходит из-за изнашивания суставных поверхностей, нарушения процессов метаболизма, ухудшения общего состояния, заболеваний эндокринной системы и прочих признаков старения.
Возникновение артроза может быть спровоцировано воспалительными процессами, протекающими в организме. В эту категорию негативных факторов относятся ревматоидный артрит, болезни хрящей и связок, хронические воспаления сухожилий, полиартрит.
Дисплазия костных сочленений стопы — следующая причина дистрофии. Врожденные или приобретенные заболевания, связанные с нарушением строения и функционала костных соединений стоп, как и плоскостопие, часто становятся причиной механических травм, воспалений и дегенеративных изменений в хрящевой ткани и сухожилиях.
Ушибы, вывихи и переломы тоже повышают риски получить артроз таранно-ладьевидного сочленения. Негативно влияют на здоровье ног аутоиммунные патологии. Провоцирующие заболевание факторы — ношение тесной, неудобной обуви, систематическое переохлаждение нижних конечностей, наследственная предрасположенность к дегенерации костных и хрящевых структур.
В группу риска входят профессиональные танцоры и спортсмены, женщины, предпочитающие высокий каблук плоской подошве, люди, имеющие в своем анамнезе заболевания костно-хрящевого аппарата. Сюда же относят пожилых пациентов, всех тех, кто имеет лишний вес и чей род деятельности связан с чрезмерными нагрузками на ноги.
Симптомы патологии
Признаки заболевания зависят от стадии его развития. Для артроза 1 степени характерны такие симптомы, как дискомфорт в области ступни, переходящий в слабую боль. Воспаление распространяется на плюсневые и таранно-ладьевидные суставы. После длительных пеших прогулок в стопе ближе к пятке появляется ощущение дискомфорта. После непродолжительного отдыха признаки патологии исчезают.
Если в ногах появились первые признаки заболевания, следует обратиться к ортопеду или ревматологу за консультацией. Чем раньше выявлена болезнь, тем больше шансов избавиться от нее.
Для 2 степени артроза таранно-пяточного сустава присущи более выраженные признаки. После пеших прогулок возникает умеренная, но терпимая боль в области стопы, для устранения которой требуется больше времени на отдых. Периодически в сочленении появляются воспалительные процессы, сопровождаемые отеком и повышением температуры тканей в области повреждения. При пальпации боль значительно усиливается. При артрозе 2 степени может наблюдаться ограничение подвижности в стопе.
Боль — основной симптом.
Третья стадия характеризуется сильной, нестерпимой болью, которая не проходит даже в состоянии покоя. Она распространяется на расположенные вблизи ткани, поэтому определить место локализации основного болевого очага сложно. На снимке хорошо визуализируется полное разрушение хряща и сильное уменьшение межкостного просвета. В этой стадии заболеванию присуща хроническая форма.
Признаки развития артроза таранно-пяточного ладьевидного сустава:
- выраженный отек нижних конечностей;
- боль различной интенсивности в зависимости от степени болезни;
- иррадиация неприятных ощущений в лодыжку или фаланги пальцев;
- скованность и ограничение подвижности в стопе;
- повышение утомляемости при ходьбе;
- появление хруста и щелчков при вращении ноги;
- деформация свода стопы, формирование остеофитов;
- обездвиживание фаланги большого пальца.
Отек.
Запущенная форма артроза таранно-пяточного сустава чревата развитием серьезных осложнений и приводит к инвалидности больного.
Методы диагностики
Артроз таранно-пяточного ладьевидного сустава диагностируется во время осмотра у врача. Специалист опрашивает больного, пальпирует место повреждения и обращает внимание на характерные для патологии визуальные признаки.
- Из-за болей в стопе при ходьбе человек неосознанно переносит массу тела на переднюю ее часть, где неприятные ощущения меньше. У него меняется походка.
- При осмотре подошвы в области большого пальца образуются мозолистые натоптыши.
Коварство болезни состоит в том, что характерная для него симптоматика очень похожа на признаки других патологий стоп: перелом или трещина стопных костей, подагра. Поэтому, чтобы не пропустить артроз на начальном этапе развития, пациенту назначают следующие методы диагностического исследования:
- рентгенография. Показывает состояние костно-суставных структур, определяет малейшие изменения в таранно-пяточном суставе;
- артроскопия. Простой, но надежный метод исследования хрящей и сухожилий;
- компьютерная томография. Технология диагностической визуализации поврежденного сочленения, позволяющая получать послойные изображения конечности;
- магнитно-резонансная томография. Метод используется для наблюдения за изменениями в тканях и структурах хряща, сухожилий.

УЗИ.
Дегенеративные изменения таранно-ладьевидного сустава, связанные с артрозом, необратимы. Своевременное выявление болезни и правильно назначенный курс терапии поможет избежать развития серьезных осложнений в состоянии здоровья.
Методы лечения
Как лечить артроз таранно-ладьевидного сочленения, зависит от стадии развития болезни, какого характера воспаление и деформация суставных структур. Чем запущеннее заболевание, тем сложнее оно поддается терапевтическим методикам. Начальные степени тяжести лечатся с помощью консервативной медицины. При позднем обнаружении болезни или при отсутствии терапии избавиться от патологии будет возможно только хирургическим путем.
Консервативное
Этот вид терапии направлен на купирование болевого синдрома, устранение очага воспаления и восстановление двигательной активности человека. Наиболее эффективным он будет на ранних этапах болезни. Комплекс лечения включает следующие направления:
- обеспечение покоя. Если человек занимается спортом или его работа связана с чрезмерными нагрузками на ноги, то все тренировки или перенапряжения нужно на время лечения отложить;
- замена обуви на специальную, которая обеспечит правильную поддержку голеностопа. Чтобы разгрузить среднюю часть ступни, врачи рекомендуют носить туфли с закругленной подошвой;
- использование ортопедической обуви или стелек, которые смогут ограничить подвижность посередине стопы, что существенно снизит ощущение боли и дискомфорта;
- разгрузить больной сустав помогут средства для опоры: трости, костыли, ортезы;
- прием НПВП. Нестероидные противовоспалительные препараты комплексного действия устраняют воспаление в зоне повреждения сочленений, снимают его симптомы (локальное повышение температуры, отеки) и мягко купируют боль;
- прием анальгетиков при очень сильных болях;
- применение миорелаксантов для снятия мышечных спазмов в поврежденном участке стопы. Во время длительной ходьбы или при неправильной постановке ступни ноги сильно устают. Напряжение в мышцах хорошо снимается при приеме таких препаратов;
- использование хондропротекторов улучшает состояние хрящевой ткани и сухожилий, восстанавливает поврежденные структуры. Действие таких препаратов – накопительное. Чтобы получить необходимый результат, придется принимать лекарство курсом в несколько месяцев. Точную схему лечения подбирает врач индивидуально;
- коррекция веса. Избыточная масса тела создает дополнительную нагрузку на ноги и поврежденное сочленение. Это провоцирует развитие болезни, усугубляет состояние человека, снижая эффективность консервативного лечения.
Инъекционная терапия
Лечение таранно-ладьевидного сустава введением лекарственных препаратов в зону дистрофии эффективно при артрозах 1 и 2 степени. Варианты сочетания препаратов:
- распространенная комбинация — уколы глюкокортикостероидов с обезболивающими препаратами. Локальное введение инъекции оказывает анестезирующие действие длительностью от 12 до 48 часов и снижает воспаление. Глюкокортикостероиды при прямом введении дают положительную динамику при лечении артрозов и других дегенеративных патологий хрящей и сухожилий, особенно на ранних стадиях. Поскольку сам процесс укола достаточно неприятен, то его проводят под краткосрочной общей анестезией. Такие инъекции обладают длительным действием, поэтому повторять их нужно не чаще одного раза в полгода;
- гиалуроновая кислота по своему составу напоминает синовиальную жидкость, выполняющую в сочленениях роль природной смазки. Она обладает амортизационными свойствами, позволяет равномерно распределять нагрузки на суставы и связки. При любых дистрофических процессах внутри костных соединений объем синовиальной жидкости уменьшается, провоцируя нездоровое трение суставных составляющих. Инъекции гиалуроновой кислоты вводятся локально в зону воспаления под общей анестезией краткосрочного действия.
Видео инъекции в голеностопный сустав:
Физиотерапия
Начинают физиотерапевтические процедуры только после устранения острой формы болезни. Методики физиотерапии для уменьшения воспаления и купирования болевого синдрома:
Какую методику выбрать для лечения артроза в таранно-пяточном суставе, решает врач.
Антон Епифанов о физиотерапии для суставов:
Лечебная физкультура
Физические нагрузки при артрозе таранно-пяточного ладьевидного сустава направлены на укрепление мышечных тканей вокруг сочленения. Это необходимо для удерживания костного соединения в правильном положении. Комплекс упражнений при растяжении голеностопных мышц уменьшает нагрузку на середину ступни. Систематические занятия и консервативное лечение позволяют достичь хороших результатов.
Подобрать правильные упражнения для борьбы с артрозом должен инструктор-реабилитолог. Комплекс составляется индивидуально в зависимости от состояния больного, степени тяжести патологии. Не стоит заниматься ЛФК, превозмогая боль. Запрещены любые физические нагрузки при острой фазе заболевания.
Хирургия
Если консервативная медицина остается бессильной перед артрозом таранно-пяточного сустава, то больному приходится соглашаться на хирургическую операцию. Этот вид лечения показан при заболевании последней стадии, когда дистрофия сочленения стала необратимой. Решение о проведении операции принимает врач.
Хирургическое лечение позволяет получить хорошие результаты: устраняет боль и возвращает пациента к обычной повседневной жизни. Суть оперативного вмешательства состоит в удалении из сустава всех поврежденных дистрофией фрагментов и создании благоприятных условий для его последующего сращивания. Операция проводится под общим наркозом.
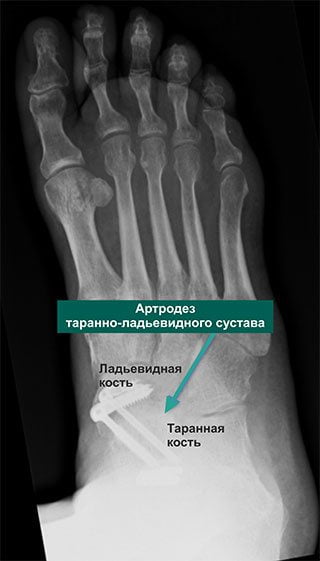 Многих пациентов пугает мысль, что стопа после хирургического вмешательства будет полностью обездвижена. Но вопреки всем страхам при правильном восстановлении человек, страдающий много лет артрозом, сможет полноценно жить, заниматься спортом, вести активный образ жизни без боли и практически без хромоты.
Многих пациентов пугает мысль, что стопа после хирургического вмешательства будет полностью обездвижена. Но вопреки всем страхам при правильном восстановлении человек, страдающий много лет артрозом, сможет полноценно жить, заниматься спортом, вести активный образ жизни без боли и практически без хромоты.
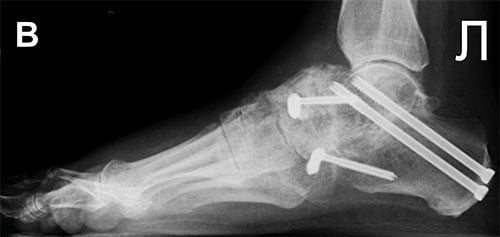
Осложнением операции может стать формирование ложного сочленения. Такое возникает тогда, когда кости друг с другом не срастаются. Потребуется повторная операция с дополнительной костной пластикой для быстрого заживления.
Возможные осложнения при лечении
Осложнения при борьбе с артрозом стопы обычно развиваются на фоне исходного заболевания независимо от того, какие методы терапии были использованы.
При консервативном лечении
Иногда болезнь является слишком сильной, когда даже комплексная терапия не дает нужного эффекта. На фоне приема медикаментов и физиотерапевтических процедур у больного могут развиваться следующие виды осложнений:
- усиление боли в стопе при ходьбе и в состоянии покоя;
- частичное/полное обездвиживание сустава (анкилоз) или усиление этих симптомов;
- прогрессирующая деформация сочленения;
- распространение дистрофических изменений на соседние костные соединения;
- формирование «новой» походки, сопровождающейся хромотой;
- иррадиация болевого синдрома в другие суставы и сухожилия.
При оперативном лечении
При хирургическом вмешательстве в структуру костного соединения также могут возникать осложнения — это:
- осложнения после наркоза;
- риски развития кровотечения;
- поверхностное или глубокое инфицирование тканей;
- формирование послеоперационных тромбозов;
- невозможность полной корректировки деформации в стопе;
- сохранение болевых ощущений после операции;
- необходимость повторной операции;
- проблемы в процессе заживления раны;
- формирование ложного сустава;
- замедленное формирование надкостницы в месте сращивания концов костей;
- развитие комплексного регионального болевого синдрома.
Послеоперационная реабилитация
План мероприятий по восстановлению сустава после операции индивидуален. Через сутки, когда больной полностью отойдет от наркоза, ему будет назначен курс антибиотиков. Это минимизирует риски развития послеоперационных осложнений.
В течение первых недель после хирургического вмешательства стопа и голеностоп должны быть надежно зафиксированы гипсовой шиной. Снимать ее раньше нельзя, чтоб не нарушить процесс формирования надкостницы и не затянуть заживление. Чтобы избежать отека мягких тканей, нога должна все время находиться в приподнятом положении. В первые две недели пациенту рекомендован покой, стопу нагружать ни в коем случае нельзя. В конце этого периода больному сделают первую перевязку, оценят состояние раны и тканей.
В течение следующих полутора-двух месяцев сухожилие должно быть надежно зафиксировано жесткой повязкой. Нагружать его по-прежнему запрещено, но можно совершать непродолжительные прогулки с тростью или костылями). Если в ноге чувствуется боль, режим покоя следует продлить.
Через 2 месяца человеку делают контрольный рентгеновский снимок и, если процесс заживления протекает хорошо, повязку снимают и меняют ее на ортопедический ботинок. С ним прооперированное сочленение можно понемногу нагружать, но оно будет надежно защищено от перегрузок. Контрольные снимки делают каждый месяц. Начиная с третьего месяца, врач разрешит заниматься лечебной физкультурой. Пренебрегать комплексом упражнений не стоит: занятия вернут активность и исправят проблему с развившейся после болезни хромотой.
К труду после радикального лечения пациент может приступать уже через 2 месяца, но при условии, что его работа не связана с тяжелыми физическими нагрузками. Спортсмены, танцоры и люди, сталкивающиеся по долгу службы с повышенной двигательной активностью, могут возвращаться к привычным делам только после разрешения врача.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Артроз таранно-ладьевидного сустава – стадии заболевания и лечение
Уникальное строение стопы, которая состоит из 26 костей, обеспечивает вертикальное расположение тела человека, позволяя нам ходить и бегать. Артроз таранно-ладьевидного сустава — это распространённая патология, которая развивается на фоне травм и врождённых аномалий строения костей. Лечение этого заболевания осложняется скрытым характером болезни и частыми необратимыми изменениями стопы, которые приводят к хромоте и другим проблемам со здоровьем.
Причины возникновения
Таранно-ладьевидный сустав имеет характерную шаровидную форму и отвечает за соединение костей стопы. В процессе ходьбы на него приходится повышенная нагрузка, что приводит к проблемам со связками, возникает контрактура и другие серьёзные болезни. Под артрозом принято понимать хроническое заболевание суставов стопы, которое сопровождается разрушением хрящевой ткани. У пациентов может также отмечаться образование костных наростов, наличие которых усложняет ходьбу и требует оперативного вмешательства и их удаления.
Появившиеся дистрофические изменения снижают двигательную активность человека, доставляя пациенту боль при ходьбе. При отсутствии соответствующей терапии больной полностью утрачивает способность движений, а в последующем восстановить функции конечностей уже не представляется возможным. Именно поэтому обращаться к врачу и начинать соответствующее лечение необходимо уже при появлении первых симптомов этого заболевания. Артроз ладьевидного сустава может отмечаться у молодых людей, но чаще всего эта патология диагностируется у мужчин и женщин возрастом старше 50 лет.
К основным причинам возникновения этой болезни относят:

- Плоскостопие.
- Полиартрит и ревматоидный артрит.
- Частое переохлаждение ног.
- Переломы, растяжения, вывихи голеностопа и конечностей.
- Лишний вес.
- Заболевания эндокринной системы.
- Патологии обменных процессов.
- Наследственная предрасположенность.
- Проблемы со связками стопы.
- Использование неудобной узкой обуви.
Последние исследования показали, что артроз ладьевидного сустава отмечается у 80% людей старше 55 лет. У большинства из них отсутствует какая-либо симптоматика этой патологии, а само заболевание находится на ранней стадии.
Симптоматика заболевания
Деформирующий артроз свидетельствует о происходящих в хрящевой ткани негативных изменениях. Разрушается сочленение, снижается эластичность сустава, появляются проблемы в работе связочного аппарата. Возникает боль и чувство дискомфорта, отмечается нарушение походки.
Диагностика артроза сустава выполняется хирургом-ортопедом при осмотре пациента. Дополнительно может назначаться рентген, который позволяет определить степень патологии. К клиническим симптомам этого заболевания относят:

- Боли в голеностопе.
- Отечность и тяжесть в ногах.
- Воспаление суставов.
- Скованность движений.
- Появление боли при быстрой ходьбе, во время бега и сгибании стопы.
- Характерный хруст в стопе в движении.
Симптоматика заболевания будет напрямую зависеть от характера и запущенности патологии. На начальных стадиях артроз проявляется лишь неприятными ощущениями и отечностью в ногах после серьезной нагрузки. А вот если заболевание уже приняло хронический характер, то боль может отмечаться по утрам в состоянии покоя и после минимальной прогулки.
Боль и постоянный дискомфорт в ногах приводят к общей утомляемости, раздражительности и нарушениям сна. Пациент не может полноценно двигаться. Оставлять без внимания даже первые клинические симптомы артроза не рекомендуется. На начальных стадиях заболевания путём подбора правильной терапии можно полностью вылечить пациента, вернув его к прежней полноценной жизни.
Стадии артроза стопы
Симптоматика заболевания и способ лечения будет напрямую зависеть от стадии патологии. Принято выделять три степени болезни:

- Для артроза таранно-ладьевидного сочленения 1 степени характерна незначительная отечность и жалобы на утомляемость при ходьбе. В области стопы после физической нагрузки может ощущаться ноющая боль.
- На второй стадии заболевания при пальпации и визуально определяется наличие воспалительных процессов. Могут формироваться остеофиты, деформирующие сустав и снижающие его подвижность. Для этой степени заболевания характерны болевые ощущения в лодыжке при ходьбе по неровной поверхности.
- В третьей стадии воспалительный процесс получает хроническую форму. Хрящ в суставе разрушается и замещается костными образованиями.
При запущенной патологии сустав увеличивается в размерах, появляются нарушения двигательной функции стопы, пациент жалуется на сильную боль во время движения, которая может ощущаться в лодыжке и распространяться до колена.
Если на начальных стадиях заболевания имеется возможность полного излечения пациента, то при наличии артроза 3 степени полностью восстановить двигательную функцию стопы бывает затруднительно. Врачи могут лишь купировать воспаление, а в ряде случаев требуется эндопротезирование, когда разрушенные хрящи и суставы заменяются на металлические протезы.
Способы лечения
Восстановить пациентов при артрозе подтаранного голеностопного сустава можно лишь комплексной терапией, подразумевающей физиопроцедуры, приём правильно подобранных медикаментов, ношение ортопедической обуви, занятия лечебной физкультурой и соблюдение диеты. Также эффективность показывают различные рецепты народной медицины, которые следует рассматривать в качестве дополнения к основному оздоровлению.

Медикаментозная терапия
На сегодняшний день разработаны эффективные лекарственные средства, которые останавливают разрушение суставов, восстанавливая повреждённые хрящи, позволяя на начальных стадиях заболевания полностью оздоравливать пациентов. Все препараты должны назначаться исключительно врачом с учетом данных диагностики, имеющихся противопоказаний и стадии заболевания.

Для устранения остеоартроза таранно-ладьевидных суставов 1 степени назначают нестероидные препараты Мелоксикам и Диклофенак. Курс лечения составляет до 10 дней. Эффективны гормональные глюкокортикоидные препараты, которые назначаются в виде внутрисуставных и околосуставных инъекций.
Хондропротекторы восстанавливают поврежденную ткань, являясь одновременно отличной профилактикой заболеваний костей. Назначают такие лекарственные средства курсами с длительностью до полугода. Пациентам рекомендуется пить мультивитамины и препараты, которые стимулируют региональный кровоток.
Кроме приёма таблеток и инъекций, эффективность показывает локальная терапия с использованием различных мазей и кремов. Все лекарственные средства и длительность курсов должен выбирать исключительно врач. Самолечение при наличии артроза приведет лишь к усугублению патологии.
Лечебная физкультура
Лечебная физкультура проводится под контролем врача-реабилитолога, который разрабатывает комплекс упражнений с учетом стадии поражения сустава. Основной целью гимнастики является сохранение подвижности конечностей.
Рекомендации по ЛФК:

- Отличные результаты показывает йога и бассейн.
- На первом этапе прорабатывают здоровые суставы.
- Все упражнения делятся на пассивные и активные.
- По мере занятий амплитуда движений увеличивается.
- Упражнения выполняются систематически.
При наличии выраженного воспаления занятия лечебной физкультурой не рекомендованы. Такое оздоровление следует выполнять лишь после купирования основной симптоматики артроза сустава. Самостоятельно выбирать упражнения и заниматься ими дома без предварительной консультации с реабилитологом не рекомендуется.
Физиотерапия и массаж
Выполнение физиопроцедур позволяет стимулировать процессы регенерации, улучшает кровоток, предупреждает мышечную контрактуру и снижает болевой синдром. Лечение должен выполнять профильный специалист, который сможет определить степень поражения суставов для обеспечения максимальной эффективности проводимой терапии.
При артрозе выполняют следующие процедуры:

- Теплолечение подразумевает водяные грелки, озокеритовые и парафиновые аппликации, грязелечение в условиях стационара.
- Инфракрасное излучение стимулирует процессы регенерации. Такие процедуры рекомендуется выполнять дважды в день.
- Ультрафорез заключается в воздействии на пораженный сустав ультразвуковых импульсов. Этот метод используется параллельно с применением лечебных мазей.
- При магнитотерапии на поражённые хрящи и суставы воздействуют слабым магнитным полем для рассасывания гематом и уменьшения болевых ощущений.
- Электрофорез оказывает обезболивающее, противовоспалительное и иммуностимулирующее действие.
Для повышения эффективности выполняемых физиопроцедур их рекомендуется проводить одновременно с лечебным массажем стоп. Уже после нескольких сеансов пациент может отмечать облегчение движения, уменьшение отека и боли. На начальных стадиях артроза курсы массажа приостанавливают болезнь, полностью оздоравливая пациента.
Хирургическое вмешательство
При прогрессировании изменений суставов отмечается полное отмирание хряща. Оно снижает двигательную функцию пациента. Обездвиживание, деформация стопы и постоянная боль являются показаниями для выполнения хирургического вмешательства. Современные технологии и эндопротезирование позволяют полностью восстановить пациента, вернув его к прежней здоровой жизни.
При эндопротезировании выполняется замена поврежденных суставов на искусственные. После таких операций восстановление занимает два-три месяца, а по завершении реабилитационного периода у пациента полностью восстанавливается двигательная функция.

Артроскопия — это хирургическое малотравматическое вмешательство, при котором в небольшой разрез в суставе вводят астроскоп. Хирург с помощью такого устройства удаляет повреждённые участки хряща. Эффект от такой операции недолговременный, поэтому ее рекомендуют лишь молодым пациентам с первой и второй степенью артроза.
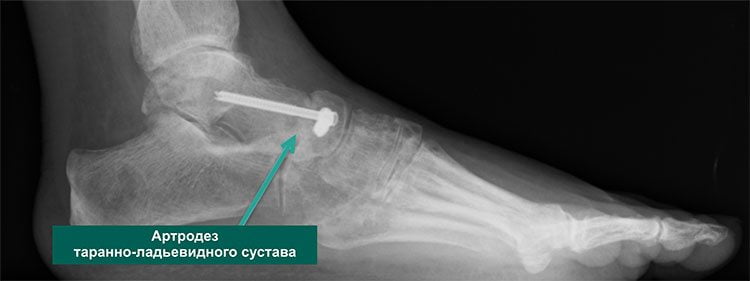
В прошлом ортопеды для лечения этого заболевания использовали метод операции артродез. Современная медицина практически полностью отказалась от такого способа хирургического вмешательства, так как после завершения операции сустав фиксируется в одном положении, происходит сращивание костей, а движение конечностей выражено ограничено.
Народная медицина
К рецептам народной медицины можно прибегать лишь после консультации с лечащим врачом. Действие таких методов направлено на устранение отеков и боли.
Отличные результаты показывают следующие рецепты:

- Компрессы из чеснока, который смешивают с растительным маслом и наносят перед сном на пораженный сустав.
- Мазь из зверобоя и хмеля. Потребуется по 10 грамм каждой из трав. Их необходимо перемолоть, добавить около 50 грамм вазелинового масла и после суток настаивания применять дважды в день.
- На основе пихтового масла можно сделать согревающий компресс или втирать средство непосредственно в пораженную область.
- Эффективны картофельные компрессы. Мякоть клубней необходимо измельчить, полученную массу вымочить несколько часов в тёплой воде и дважды в сутки прикладывать на воспаленный сустав.
Рассматривать народные способы лечения в качестве основных не следует. Они являются прекрасным дополнением к ЛФК, массажу и медикаментозной терапии. С помощью таких народных средств можно добиться стабильной ремиссии и устранить неприятные болевые ощущения.
Профилактика остеоартроза

Профилактика остеоартроза
Посттравматический артроз развивается под воздействием внутренних и внешних факторов. Можно предотвратить развитие этой патологии. Рекомендуется носить удобную качественную обувь с ортопедическими стельками, а в пищу употреблять минимум продуктов, которые способствуют отложению солей. Уже при первых признаках заболевания следует обращаться к профильному специалисту, который сможет вовремя начать лечение, не допустив разрушения суставов.
Артроз голеностопного таранно-ладьевидного сустава — это распространённое заболевание, которое грозит пациентам тяжёлыми осложнениями вплоть до потери двигательной функции. При первых признаках патологии, к которым относится боль, воспаление, ограничение движения, необходимо обращаться к врачу. Специалист с помощью методов современной диагностики установит стадию патологии, подберёт правильное лечение и полностью оздоровит пациента.
Артроз таранно-ладьевидного сустава 1 и 2 степени
Артроз таранно-ладьевидного сустава – патология дегенеративного характера, при которой отмечают постепенное разрушение суставных тканей, с изменением костных поверхностей. При заболевании хрящ сустава истончается, его трущиеся поверхности теряют способность к скольжению, а связки утрачивают эластичность и становятся менее прочными. Деформирующий артроз зачастую является следствием полученных травм голеностопа, реже – имеет врожденную форму.
При патологии в тканях сустава возникают микроскопические разрывы, которые провоцируют не только появление острой боли и воспалительного процесса, но и постепенное ограничение подвижности конечности. Повреждениям суставов чаще подвержены молодые атлеты, футболисты и танцоры, когда процесс роста костей еще продолжается и на несформированные конечности приходятся чрезмерные нагрузки, а также ушибы и растяжения.
Степени развития

Реже заболеванию способствуют врожденные отклонения, которые развиваются на фоне выраженной формы дисплазии суставов нижних конечностей. Начальная стадия артроза протекает практически незаметно и определяется исключительно при помощи рентгена. Однако, по мере ее прогрессирования, патология начинает проявляться неприятными симптомами.
По мере возникновения клинических проявлений, артроз подтаранного сустава имеет три стадии развития.
- Для первой стадии характерны незначительные болевые ощущения в пяточной части стопы, а также утомляемостью после длительных нагрузок на конечность. Первым тревожным звоночком заболевания является присутствие дискомфорта в стопе при продолжительных пеших прогулках, который проходит самостоятельно после отдыха. На этой стадии развития патологии, рентген обычно показывает — наличие склероза субходральной кости и появление остеофитов (наростов) на костной поверхности.
- На второй стадии
 прогрессирования заболевания головка плюсневой кости уплотняется, способствуя незначительным ограничениям подвижности сустава. При этой стадии больной регулярно испытывает болевые ощущения во время и после ходьбы, снять которые помогает продолжительное нахождение конечности в состоянии полного покоя. Частое воспаление таранно-пяточного сустава и боль при пальпации – повод обратиться к врачу. Поскольку вторая степень артроза со временем ограничивает нормальную подвижность пострадавшей конечности.
прогрессирования заболевания головка плюсневой кости уплотняется, способствуя незначительным ограничениям подвижности сустава. При этой стадии больной регулярно испытывает болевые ощущения во время и после ходьбы, снять которые помогает продолжительное нахождение конечности в состоянии полного покоя. Частое воспаление таранно-пяточного сустава и боль при пальпации – повод обратиться к врачу. Поскольку вторая степень артроза со временем ограничивает нормальную подвижность пострадавшей конечности. - Третья степень патологии не остается незамеченной. Ей присуща значительная деформация сустава, при которой большой палец ноги оказывается почти обездвиженным и опускается вниз. Боль становится терпеть очень сложно, поскольку она не прекращается даже в состоянии покоя. Ее иррадиация настолько обширна, что иногда болевые ощущения захватывают и коленный сустав. На данной стадии хрящевая ткань претерпевает полное разрушение, между костями сустава наблюдается сужение просвета, и заболевание приобретает хронический характер.
Если пациент обратится к врачу на ранней стадии развития патологического процесса и будет проведена своевременная консервативная терапия, можно значительно замедлить, а иногда и полностью предотвратить деформацию таранно-ладьевидного сустава.
Причины
Заболевание часто начинает активно прогрессировать после 20 лет, на фоне существующего плоскостопия. А поскольку рост костной ткани в этот период еще не закончен, любые внешние факторы могут поспособствовать развитию патологии.

Наиболее распространенными причинами, провоцирующими артроз таранно-пяточного сустава, обычно становятся:
- Травмирование конечности. Любой вывих, сильный ушиб, перелом или растяжение голеностопа ведут к необратимым последствиям.
- Продолжительный воспалительный процесс в организме часто становится причиной проявления ревматоидного артрита.
- Избыточный вес – еще одна очевидная причина. Во избежание проблем с суставами важно научиться контролировать свой вес и вести активный образ жизни.
- Дисплазия относится к врожденной патологии суставов. Их неправильное формирование еще в материнской утробе, приводит к проблемам с хрящевой тканью. Она не становится эластичной, что впоследствии становится причиной деформации костей и их стремительному изнашиванию.
- Нарушенный обмен веществ часто провоцирует появление артроза конечностей. Вследствие обменных нарушений, ухудшается привычное питание синовальной оболочки и хрящевой ткани, что в разы увеличивает риски развития патологических процессов в суставах.
-

- Травмирование конечности
-

- Дисплазия
-

- Избыточный вес
-

- Нарушенный обмен веществ
Хроническая форма артроза подтаранного сустава часто наблюдается у женщин среднего возраста. Причиной чаще всего становится — ношение длительное время обуви на очень высоком каблуке.
Проявление симптомов
Симптомы артроза таранно-ладьевидного сустава напрямую зависят от степени поражения. Их можно разделить на основные: ярко выраженные и дополнительные. При прогрессировании заболевания у больного наблюдается:
- Отечность, затрагивающая область от стопы до лодыжки;
- Скованность конечностей;
- Воспалительные процессы в мышцах и суставах;
- Боль во время разгибании или сгибании стопы;
- Острая боль в лодыжке.
Деформация хрящевой ткани происходит постепенно и чем больше степень ее повреждения, тем сильнее удар по суставам. Когда происходит абсолютное разрушение хряща, организм старается компенсировать проблему посредством нарастания костных образований, что и становится основной причиной утраты двигательной функции.

Проявлениями деформирующего артроза таранно-ладьевидного сустава зачастую становятся болевые ощущения, возникающие во время передвижения по каким-либо неровным поверхностям. Чем больше степень поражения, тем мучительнее для больного ходьба по неровностям.
Диагностика
Визуально диагностировать заболевание таранно-ладьевидного сочленения на ранней стадии практически невозможно. В редких случаях незначительные болевые ощущения во время ходьбы способствует обращению пациента в медучреждение для выявления причин, ставших причиной возникшего дискомфорта.
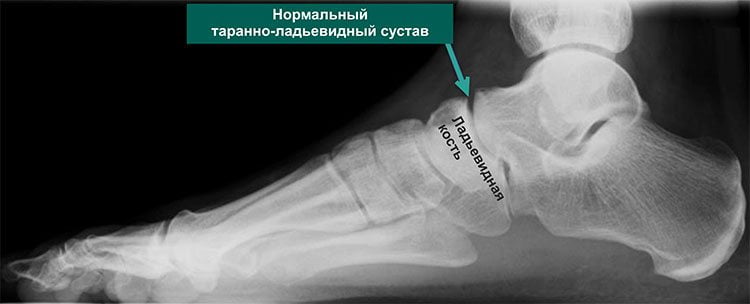
Четкую картину, присущую именно артрозу таранно-ладьевидного сустава, возможно получить во время рентгенологического исследования. На снимке отчетливо видны клинические проявления патологии: гиперплазия, а также искривление костной ткани, наличие кисты и сужения суставных щелей. Если прислушаться к рекомендациям лечащего врача и следовать выбранной методике лечения, приостановить изменения в суставе на данной стадии прогрессирования – достаточно легко.
Лечение
Для борьбы с патологией таранно-ладьевидного сустава применяется комплексная терапия, включающая:
- Ношение ортопедических устройств;
- Медикаментозную терапию;
- Физиопроцедуры;
- Соблюдение правильного питания;
- Нетрадиционные способы воздействия;
- ЛФК.
Консервативное лечение, при обращении пациента в медучреждение на запущенной стадии заболевания, будет безрезультатным. Поэтому хирургических манипуляций вряд ли удастся избежать.
Для борьбы с симптоматикой данной патологии в медицине практике используют препараты различного действия. К примеру, для успешного подавления в организме воспалительных процессов и снятия болезненных ощущений, используют НПВП. Миорелаксанты помогают расслаблению мышц сустава, а также борются со спазмами, спровоцированными болевым синдромом.

Нестероидные препараты
Медикаментозная терапия, которую предлагает консервативная медицина, включает непосредственное введение в больной сустав инъекций, а также внутримышечные уколы, курс таблеток и втирание противовоспалительных мазей.
Перед назначением лечения, врач обязан обследовать пациента, для выявления возможных хронических заболеваний и оценки здоровья в целом. Поскольку, несмотря на очевидный эффект используемых фармакологических препаратов, они все без исключения негативно сказываются на здоровье остальных органов и систем человеческого организма.
К тому же, большая часть стероидных и нестероидных препаратов, цель которых -победить артроз таранно-ладьевидного сустава, обостряют течение заболевания, разрушая хрящ. Как правило, обычная инъекция данного препарата поможет пациенту избавиться от сильных болевых ощущений, но параллельно ускорит разрушительные процессы хрящевой ткани, тем самым только усложняя течение заболевания.
Курс лечения длится около двух недель, в зависимости от стадии болезни. К нестероидным препаратам, обладающим противовоспалительным эффектом относятся:
- Нимесулид;
- Ибупрофен;
- Дексалгин;
- Ацеклофенак;
- Диклофенак;
- Мелоксикам;
- Кетолорак.
При приеме вышеперечисленных препаратов, могут наблюдаться побочные реакции и обострения со стороны кишечника и желудка. Поэтому, при наличии у пациента язвы или гастрита, средства стоит принимать курсами по два-три дня.
Хондропротекторы
Если при лечении артроза сустава наблюдается поражение хрящевой ткани, целесообразно применение хондропротекторов, основа которых клюкозамин и сульфат хондроитина – главных составляющих хрящевой ткани. Их основной задачей является защита и восстановление хряща. В совокупности с противовоспалительными средствами, на начальной форме развития патологии, препараты способны избавить пациента от беспокоящей симптоматики.
На второй стадии препараты притормаживают разрушение хряща и блокируют развитие в суставах дегенеративных процессов. Основными действующими компонентами хондропротекторов являются хондроитин, а также гликозаминогликан. Лекарства обычно применяются курсами от одного до шести месяцев. К наиболее популярным хондрокпротекторам относятся:
- Алфлутоп;
- Артра;
- Структум;
- Терафлекс;
- Дона и др.
-

- Алфлутоп
-

- Артра
-

- Структум
-

- Терафлекс
Поскольку эффективность препаратов, на основе костей и тканей животных, не подтверждена клиническими испытаниями, терапию с их применением можно назвать лишь условно полезной. Терапевтический эффект хондропротекторов иногда проявляется только лишь по истечению полугода. А если не наблюдается видимых улучшений, их применение считается нецелесообразным.
Помимо таблетированных форм, для лечения артроза применяются средства локального предназначения. Мази и крема оказывают быстрый противовоспалительный эффект, наиболее популярные среди них – Фастум-гель и Финалгон.
Чтобы мышцы пациента, которые продолжительное время находятся без движения, не атрофировались, в обязательном порядке назначают курс оздоровительной физкультуры. Упражнения повышают подвижность стопы, укрепляют связочный аппарат, снижая при этом нагрузку на сустав и болезненные ощущения.
Альтернативная терапия
Нетрадиционные виды лечения артроза таранно-ладьевидного сустава включают всевозможные процедуры, среди которых:
- Апитерапия;
- Фитотерапия;
- Гирудотерапия;
- Грязевые ванны;
- Иглоукалывание;
- Народную медицину.

Большой плюс в лечении заболевания рецептами народной медицины – практически абсолютная безвредность используемых компонентов, а также укрепление иммунитета и организма в целом.
Не менее популярны в лечении патологии – пчелы и пиявки. Ужаливания способствуют активной циркуляции крови в сосудах, что существенно повышает питание тканей, хрящей и суставов. При этом организм больного получает незаменимые природные элементы, которые оказывают положительный эффект на суставы голеностопа.
Профилактика
Профилактические мероприятия артроза таранно-ладьевидного сустава включают:
- Контроль питания и веса. Лишний вес – первый враг суставов;
- Старайтесь не злоупотреблять солью и препаратами кальция;
- По возможности, выполняйте элементарную утреннюю гимнастику;
- Регулярно пропивайте витаминно-минеральные комплексы.
Не экономьте на обуви. Она не должна быть тесной, большой, узкой или неудобной. Женщинам не рекомендуется ежедневно носить обувь на высоких каблуках. Детям ни в коем случае нельзя покупать обувь на вырост, поскольку это чревато деформацией стопы еще в раннем детстве.
Если по роду деятельности, вам необходимо продолжительное время стоять или ходить, делайте перерывы. Это необходимо для того, чтобы мышцы ваших ног могли не только отдохнуть, но и восстановиться. Если боли в ногах становятся регулярными, не откладывайте визит к врачу.
вам необходимо продолжительное время стоять или ходить, делайте перерывы. Это необходимо для того, чтобы мышцы ваших ног могли не только отдохнуть, но и восстановиться. Если боли в ногах становятся регулярными, не откладывайте визит к врачу.
Что такое артроз таранно-ладьевидного сустава
Различные травмы голеностопа, которые были получены в течение жизни, могут привести к артрозу таранно-ладьевидного сустава. В основном это заболевание развивается после 20 лет, так как на ноги молодых людей приходятся большие нагрузки, растяжения. Очень часто влияет развитие патологии избыточный вес. Терапия заболевания проходит длительно, но эта болезнь поддается лечению.
Почему возникает подобное состояние
 Одной из самых главных причин, которая провоцирует возникновение заболевания, – травмы голеностопа. Это может быть обычное растяжение или небольшой ушиб, перелом, который в итоге приводит к артрозу таранно-ладьевидного сустава стопы.
Одной из самых главных причин, которая провоцирует возникновение заболевания, – травмы голеностопа. Это может быть обычное растяжение или небольшой ушиб, перелом, который в итоге приводит к артрозу таранно-ладьевидного сустава стопы.Еще одна не менее важная причина, по которой может развиться данная патология – воспалительные процессы в организме. Так, например, ревматоидный артрит сможет легко вызвать это заболевание.
Дисплазия также является причиной болезни. Это врожденные аномалии в строении стопы, что влияет на ее функциональность. В этом случае неправильное расположение соединения может привести к быстрой снашиваемости костной ткани, что в свою очередь ведет к различным заболеваниям голеностопа.
Избыточный вес влияет на многие процессы в организме, и крайне негативным образом, в том числе и на стопу человека. Этот фактор может увеличить риски заболевания, так как большой вес дает постоянные нагрузки на ноги, а нарушение обмена веществ в организме не способствует здоровью и может вызывать различные негативные процессы. Именно поэтому правильное питание − это профилактика многих болезней, в том числе и голеностопа.
Также следует отметить и другие причины заболевания:
- первичный артроз;
- инфекционное поражение;
- аваскулярный некроз.
В некоторых случаях установить этиологию болезни бывает невозможно.
Симптомы патологии

 Признаками артроза таранно-ладьевидного сустава являются сильная отечность в области стоп и лодыжки, болевой синдром при движении ноги, ходьба вызывает неприятные ощущения и даже боль. При патологии начинает проявляться воспаление костных и рядом располагающихся мышечных тканей. Наблюдается скованность в двигательно-опорном аппарате голеностопа и конечностей. Следует отметить, что болезнь остро себя проявляет в холодную и сырую погоду. Важно! Если вовремя не обратиться к врачу, можно получить деформацию сустава, хромоту.
Признаками артроза таранно-ладьевидного сустава являются сильная отечность в области стоп и лодыжки, болевой синдром при движении ноги, ходьба вызывает неприятные ощущения и даже боль. При патологии начинает проявляться воспаление костных и рядом располагающихся мышечных тканей. Наблюдается скованность в двигательно-опорном аппарате голеностопа и конечностей. Следует отметить, что болезнь остро себя проявляет в холодную и сырую погоду. Важно! Если вовремя не обратиться к врачу, можно получить деформацию сустава, хромоту.
При артрозе таранно-ладьевидного сустава 1 степени может не быть каких-либо явных признаков заболевания. Они могут быть размыты или слабо выражены. Именно поэтому только при помощи рентгена можно определить наличие развивающейся патологии. В основном начальная стадия проявляет себя ноющими несильными болями во время нагрузки или активной ходьбы. В состоянии покоя данный болевой синдром практически не проявляется.
Артроз таранно-ладьевидного сустава 2 степени уже начинает проявлять себя достаточно сильной болезненностью в области голеностопа. Боли перестают себя проявлять только после длительного отдыха. При этом поражаются воспалительным процессом, что можно увидеть даже невооруженным взглядом. При пальпации в этой области возникает боль. Так как болевой синдром достаточно выраженный, человек начинает ограничивать себя в активности.
Артроз таранно-ладьевидного сустава 3 степени приводит к необратимым процессам в голеностопе. Сустав начинает деформироваться и разрушаться, появляются наросты на костной ткани. Боль в данном случае не прекращается в состоянии покоя. При этом воспаление становится хроническим, а соединение увеличивается в размерах. В конечном итоге двигательная функция может полностью не работать.
Как лечится артроз?
При первых признаках заболевания следует немедленно обращаться к врачу, ведь в итоге это приведет к ограниченной двигательной функции.
Важно! Чем выше степень развития патологии, тем сильнее признаки и болевой синдром!
Диагностикой и лечением должен заниматься только врач, который сможет грамотно поставить правильный диагноз на основе осмотра и дополнительных исследований. Лечение артроза таранно-ладьевидного сустава происходит комплексными методами, которые зачастую включают в себя медикаменты, соблюдение правильного питания, физиотерапию, ортопедический режим, различные упражнения на разработку стопы, ЛФК. В запущенных случаях врачам приходится воспользоваться крайними методами терапии – хирургическим вмешательством.
Во время лечения применяются препараты, которые снимают воспалительный процесс в суставе, обезболивающие, миорелаксанты. Также вводятся инъекции, назначаются мази и внутримышечные уколы.
В последнее время популярна фитотерапия, иглоукалывание, медолечение, глинолечение, народная медицина и восточные практики. Но это лишь дополнительные методы, которые могут улучшить состояние голеностопа и, возможно, снизить симптоматику. Такое лечение не должно заменить основное, так как это усугубит ситуацию и приведет к различным негативным последствиям.
Случается так, что лечение не дает положительной динамики, и развиваются осложнения. Так, после курса терапии могут усилиться болевые ощущения, сустав может еще сильнее деформироваться, могут быть поражены располагающиеся рядом ткани. Иногда возникает боль в совсем другой области, например, в колене или бедре. Тем не менее другая локализация связана с изменением ходьбы человека.
Берут ли в армию с артрозом?
 Данное заболевание достаточно серьезное, но настолько ли, чтобы не служить? Все зависит от степени заболевания, которая предполагает различные ограничения в движении человека. Освидетельствование призывников в подобных случаях происходит по определенной 65 статье Расписания болезней. В ней четко указано, что брать на службу нельзя молодых людей с артрозом таранно-ладьевидного сустава 3 степени. В этом случае призывник получает категорию «Д». Также стоит отметить, что при ширине суставной щели не более 2-4 мм присваивается категория «В» и дается отсрочка.
Данное заболевание достаточно серьезное, но настолько ли, чтобы не служить? Все зависит от степени заболевания, которая предполагает различные ограничения в движении человека. Освидетельствование призывников в подобных случаях происходит по определенной 65 статье Расписания болезней. В ней четко указано, что брать на службу нельзя молодых людей с артрозом таранно-ладьевидного сустава 3 степени. В этом случае призывник получает категорию «Д». Также стоит отметить, что при ширине суставной щели не более 2-4 мм присваивается категория «В» и дается отсрочка.При артрозе таранно-ладьевидного сустава 2 степени армия может дать призывнику отсрочку, но в том случае, если человек действительно проходит лечение и предоставит все необходимые медицинские справки в военкомат. Если же заболевание только в начальной стадии, об отсрочке идти речи не может. В основном это годные к службе молодые люди, «откосить» с таким диагнозом не получится.
Важно! Деформирующий артроз таранно-ладьевидного сустава является весомым аргументом, который запрещает проходить службу в армии.
Заболевание достаточно сложное и лечится длительное время, но при активной терапии можно добиться хороших успехов и даже победить болезнь. Конечно, это не в запущенных стадиях, которые уже приобрели хронический характер, в этих случаях терапия должна проводиться курсами, поддерживая здоровье голеностопа.
Артроз таранно-ладьевидного сустава и армия − это понятие совместимое. Но только тогда, когда не происходит деформация сустава, и нет сильной выраженной боли. В других случаях военкомат не увидит каких-либо противопоказаний к отсрочке или негодности к службе.
причины артроза, признаки и лечение – лечение
Общая характеристика
Высокая подвижность ТЛС, обусловленная его шарообразной формой, и постоянное участие в распределении нагрузки между разными отделами создает предпосылки для подверженности травмам и дегенеративным изменениям, а также возникновению микротрещин в мышцах и разрыву связок. Это цена, которую человек вынужден платить за эволюционное развитие способности к прямохождению. По международному классификатору МКБ-10 поражение данного сустава входит в группу, которой присвоен код М19.8.
Слово «артроз» происходит от латинского «artr» (сустав) и суффикса, означающего хроническое деструктивное заболевание. Оно характеризуется разрушением гиалинового хряща поверхностей сустава и снижением выработки синовиальной жидкости. По мере дегенерации хряща межсуставная щель становится более узкой, уменьшается объем подвижности конечности, на костных эпифизах образуются наросты.
Свое название это сочленение получило из-за места расположения. Таранно-пяточный ладьевидный сустав представляет собой соединение таранной, пяточной и ладьевидной костей.
Место расположения таранной кости – пяточная кость и дистальный конец голени. Если говорить иначе, то она представляет собой некий мениск. Ее тело и головка заключаются в шейку. Пяточная кость, сплюснутая с боков и удлиненная по своей форме, сосредотачивается в задне-нижней зоне предплюсны. Во всей стопе она имеет самый большой размер.
Весь таранно-пяточный сустав имеет шарообразную форму, что обеспечивает ему достаточную функциональность в соединении с подтаранным сочленением. Образуется комбинированная подвижность внутри стопы, позволяющая ей совершать вращение вокруг собственной оси. Прочность костного соединения обеспечивается за счет мощной межкостной таранно-пяточной связки.
Какая категория присваивается призывникам с артрозом ТЛС
Юношей призывного возраста волнует вопрос, как артроз таранно-пяточного сустава влияет на годность к военной службе. В зависимости от стадии заболевания в военном билете указываются следующие категории:
- Б (ограниченная годность) — при артрозе ТЛС 1 и 2 степени без плоскостопия.
- В (не направляется на службу в мирное время) — если артроз ранних степеней совмещается с плоскостопием, а также при 3 и 4 стадиях.
- Г (не годен временно до окончания реабилитационного периода) — при хирургическом лечении.
Данная классификация распространяется и на дегенеративные заболевания других суставов ноги, например колена. При прохождении ВВК призывнику следует принести рентгенографическое исследование и заключение врача для подтверждения диагноза.
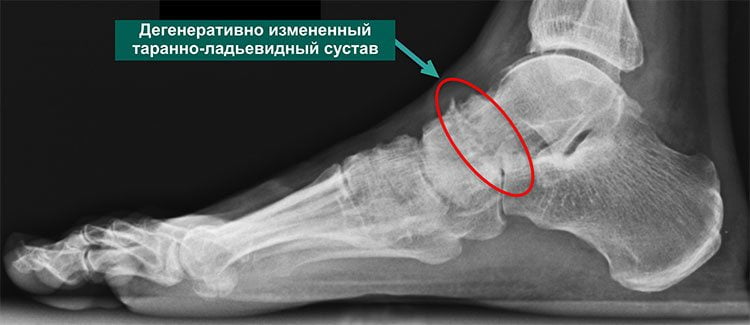
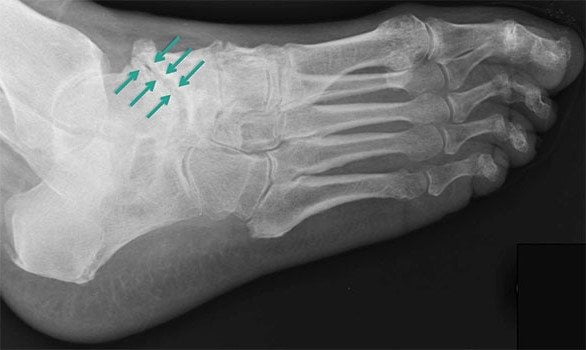
Дегенеративно измененный таранный сустав (артродез) на рентгенеПричины развития артроза сустава
Каждый человек когда-либо получал травмы голеностопа. Если они повторяются систематически, то возможно развитие артроза таранно-пяточного ладьевидного сустава. Такой диагноз можно приобрести уже после 20 лет, когда на еще растущий организм приходятся чрезмерные нагрузки. Если учесть, что после получения образования человек начинает вести малоподвижный образ жизни, у него появляется лишний вес — провоцирующий заболевание фактор.
С возрастом риски развития патологического состояния ног существенно возрастают. Это происходит из-за изнашивания суставных поверхностей, нарушения процессов метаболизма, ухудшения общего состояния, заболеваний эндокринной системы и прочих признаков старения.
Возникновение артроза может быть спровоцировано воспалительными процессами, протекающими в организме. В эту категорию негативных факторов относятся ревматоидный артрит, болезни хрящей и связок, хронические воспаления сухожилий, полиартрит.
Дисплазия костных сочленений стопы — следующая причина дистрофии. Врожденные или приобретенные заболевания, связанные с нарушением строения и функционала костных соединений стоп, как и плоскостопие, часто становятся причиной механических травм, воспалений и дегенеративных изменений в хрящевой ткани и сухожилиях.
Ушибы, вывихи и переломы тоже повышают риски получить артроз таранно-ладьевидного сочленения. Негативно влияют на здоровье ног аутоиммунные патологии. Провоцирующие заболевание факторы — ношение тесной, неудобной обуви, систематическое переохлаждение нижних конечностей, наследственная предрасположенность к дегенерации костных и хрящевых структур.
В группу риска входят профессиональные танцоры и спортсмены, женщины, предпочитающие высокий каблук плоской подошве, люди, имеющие в своем анамнезе заболевания костно-хрящевого аппарата. Сюда же относят пожилых пациентов, всех тех, кто имеет лишний вес и чей род деятельности связан с чрезмерными нагрузками на ноги.
Артрозы стопы в целом являются типичной возрастной патологией, на становление которой влияют такие факторы, как:
- изнашивание хряща в результате постоянных неравномерных или чрезмерных нагрузок;
- замедление обмена веществ в организме в целом и околосуставных тканях в частности;
- избыточный вес;
- ухудшение кровообращения в ступнях, вызванное сидячим образом жизни.
Однако в некоторых случаях разрушение сустава не является следствием происходящих в организме возрастных изменений. К обстоятельствам, провоцирующим недуг в таких ситуациях, относятся:
- Ревматоидные артриты, полиартриты и другие аутоиммунные заболевания.
- Воспалительные заболевания мускулатуры и связочно-сухожильного аппарата.
- Деформации различных костей стопы как врожденного, так и приобретенного характера, в том числе плоскостопие. Часто развиваются и другие заболевания опорно-двигательного аппарата.
- Травмы, в том числе закрытые (вывихи, ушибы, закрытые переломы), особенно при неправильном срастании.
- Генетический фактор — дефицит синтеза коллагенового волокна.
- Факторы образа жизни ( увлечение обувью на каблуках и профессии, связанные с постоянными нагрузками на суставы стопы).
Возможные осложнения при лечении
На фоне консервативного лечения могут возникать следующие явления:
- снижение подвижности сустава;
- изменение походки, возникновение хромоты;
- перекидывание дистрофического процесса на кости;
- боль, отдающая в другие суставы.
После проведения операции могут дать о себе знать такие явления, как:
- Внедрение инфекционного агента. Для профилактики инициируемого им воспаления больной несколько дней после операции получает антибиотики.
- Аллергическая реакция на наркоз.
- Возникновение тромба в сосуде.
- Неправильное срастание сустава.
- Продолжительное формирование слоя надкостницы.
- Боль, охватывающая прилежащие к суставу области.
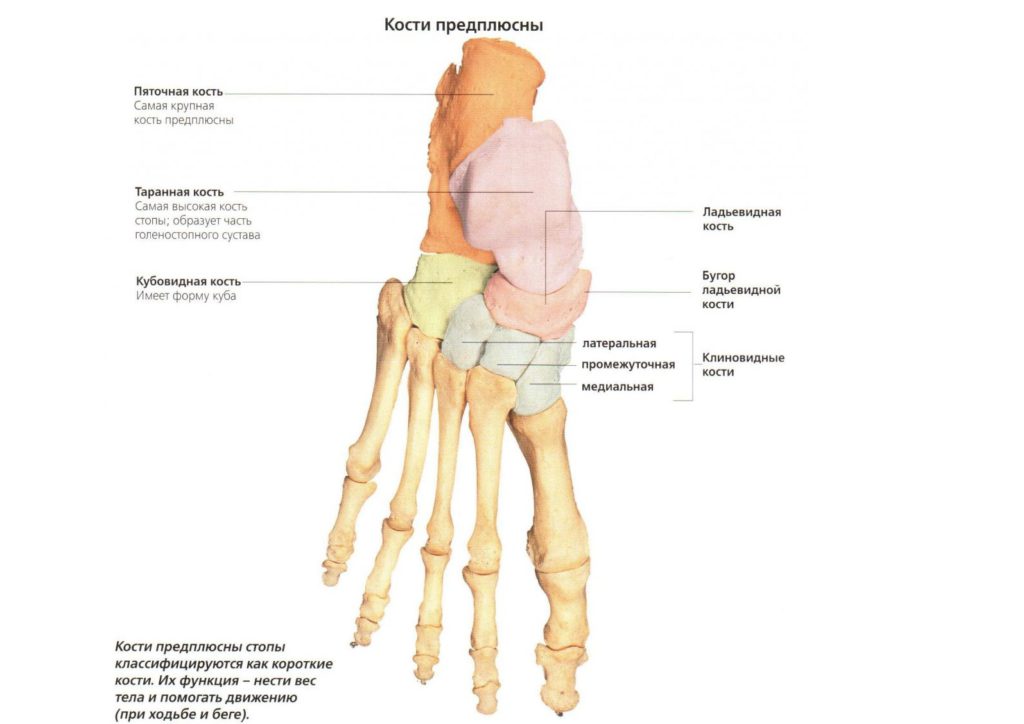
Человеческая стопа состоит из 26 костей, одна из них, таранная, входит в состав предплюсны. С ней сочленяются 2 кости голени и 3 предплюсны – ладьевидная, кубовидная и пяточная. Все сочленения таранной кости играют важную роль в биомеханике стопы, поскольку участвуют в распределении нагрузки между ее передним и задним отделами.
Наиболее подвижными являются таранно-пяточно-ладьевидный и подтаранный, вместе они обеспечивают отведение-приведение и вращательные движения стопы. Артроз подтаранного сустава, который соединяет таранную кость с пяточной, развивается в основном на фоне врожденной аномалии строения стопы или вследствие травмы.
А вот к остеоартрозу таранно-ладьевидного сочленения могут приводить и другие причины.
Подверженность таранно-ладьевидного сустава артрозу объясняется тем, что в связи с прямохождением человека на него приходится значительная нагрузка.
Когда человек стоит или идет, весь вес его тела распределяется по относительно небольшой плоскости стопы, а условная линия тяжести упирается как раз в это сочленение. Если суставная дисплазия, плоскостопие, нарушения осанки приводят к неравномерному распределению нагрузки, риск развития артроза возрастает.
К провоцирующим факторам относится переохлаждение. Часто артроз таранно-ладьевидного сустава бывает постравматическим, развивается как следствие травмы голеностопа.
Другой распространенной причиной развития артроза этого сочленения является плоскостопие. А изменение формы стопы возникает по причине слабости соединительной ткани, мышц и связок, из-за ношения неудобной обуви, чрезмерных нагрузок. Нагрузку на ноги создают не только тяжести, которые мы переносим, но и наш собственный лишний вес.


Воспаление суставов, сосудистые и эндокринные заболевания, нарушение обменных процессов тоже могут стать причиной дегенеративно-дистрофических изменений, характерных для артроза. Первичный артроз чаще развивается у лиц с генетической предрасположенностью (нарушения процесса синтеза коллагена, дефекты хрящевой ткани) и пожилых людей.
Интересно, что медики часто ставят диагноз «артроз таранно-ладьевидного сустава», хотя анатомы не считают этот сустав самостоятельным сочленением, а рассматривают его в комплексе с пяточно-кубовидным. Вместе они образуют поперечный сустав предплюсны.
Стадии и симптомы
Выделяют 3 стадии остеоартроза суставов, в том числе таранно-ладьевидного. И если на первой стадии симптомы едва заметны, то на третьей поражение сустава уже невозможно игнорировать.
При артрозе таранно-ладьевидного сустава 1 степени происходит истончение, пересыхание, расслаивание и растрескивание суставного хряща. Утратившая эластичность хрящевая ткань не справляется с функцией амортизирующей прокладки между костями, суставная щель начинает сужаться.
Для этой стадии характерна повышенная утомляемость ног, также заболевание может проявляться периодической болью при нагрузке. Локализуются болевые ощущения в задней части стопы.
При артрозе таранно-ладьевидного сустава 2 степени в процесс активно вовлекаются таранная и ладьевидная кости. Повышается плотность костной ткани, из которой состоят суставные площадки, а по краям начинают разрастаться остеофиты. Суставная щель сужается еще сильнее.
Верх стопы и лодыжка часто отекают, синовиальная оболочка таранно-ладьевидного сочленения воспаляется, процесс может распространиться на плюснефаланговые суставы и голеностоп. Движения затруднены из-за болей, отечности и разрастания остеофитов, которые являются механическим препятствием.
На следующей стадии хрящ полностью разрушается, суставная щель практически закрыта, остеофиты укрупняются и настолько, что костные разрастания видны сквозь кожу.
Боли в суставах становятся постоянными, причем ощущаются во всей стопе и в голени, нередко отдают в колено.
Происходит деформация стопы, мозоль под большим пальцем становится застарелой, сам палец постоянно направлен вниз, сустав практически полностью обездвижен. Артроз таранно-ладьевидного сустава приводит к тяжелым последствиям:
- в процесс вовлекаются другие суставы стопы;
- нарушается амортизирующая функция стопы, в результате возрастает нагрузка на коленные, тазобедренные суставы, позвоночник;
- из-за ограничения подвижности слабеют мышцы, а остеофиты могут еще и травмировать их, провоцировать воспаление;
- из-за деформации стопы пациентам сложно подобрать обувь, а интенсивный болевой синдром приводит к хромоте.
Недаром это заболевание в сочетании с продольным плоскостопием 3 степени является основанием для освобождения от службы в армии.
Лечение
Основной принцип лечения заболеваний опорно-двигательного аппарата: комплексный подход, сочетание методов медикаментозной и немедикаментозной терапии, устранение провоцирующих факторов и минимизация симптомов.
Для начала нужно пройти обследование, обязательно делается рентген, который позволяет определить стадию заболевания, а также сдаются анализы для дифференциальной диагностики с артритом.
Пациенту, у которого диагностирован артроз таранно-ладьевидного сустава, необходимо:
- решить проблему лишнего веса, если она имеется;
- исключить из рациона копчености, сладости, фаст-фуд, жареные блюда и другие вредные продукты, перейти к здоровому питанию;
- приобрести рекомендованную врачом ортопедическую обувь или хотя бы вкладыши для обычной. Представительницам прекрасного пола придется забыть о каблуках и танкетках, узкой модельной обуви. Обувь на абсолютно плоской, жесткой подошве тоже не подходит;
- соблюдать ортопедический режим, в случае необходимости пользоваться тростью, ортопедическими приспособлениями для стабилизации и разгрузки сустава;
- отказаться от занятий силовыми и высокотравматичными видами спорта, бегом, прыжками;
- чередовать умеренную физическую нагрузку с полноценным отдыхом.
Лечение суставной патологии зависит от стадии и фазы, причин и симптомов.
В случаях когда артроз протекает остро, возникают сильные боли, есть признаки воспаления, назначаются нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен, Нимесулид, Мелоксикам). Пероральный прием можно дополнять местным применением мазей.
В связи с обилием противопоказаний и побочных эффектов применять эти препараты можно лишь по назначению врача, не дольше 10–14 дней. В подострой стадии и в период ремиссии прием НПВП не оправдан.


На 1–2 стадии обязателен прием хондропротекторов в форме таблеток, инъекций, мазей. На ранней стадии дегенеративно-дистрофических процессов, протекающих в суставном хряще, эти препараты могут не только замедлить его разрушение, но и способствовать восстановлению.
Также могут назначаться:
- при выраженных воспалительных процессах – инъекции глюкокортикоидов внутрь сустава или в околосуставные ткани;
- при нарушении кровоснабжения сустава – препараты для улучшения микроциркуляции, сосудорасширяющие;
- при мышечных спазмах – миорелаксанты;
- при отсутствии симптомов синовита – внутрисуставные инъекции гиалуроновой кислоты;
- вспомогательно – мази, гели с раздражающим, согревающим, сосудорасширяющим и противовоспалительным эффектом.
Важнейшие составляющие немедикаментозного лечения артроза – лечебная физкультура и гимнастика. Если физиотерапевтические процедуры, массаж проводят курсами, то упражнения нужно выполнять ежедневно на протяжении всей жизни. Перерывы допустимы только на время обострений.
Нагрузка на больной сустав не должна быть интенсивной, основная цель упражнений – укрепить мышцы, повысить эластичность связок, предупредить развитие стойкой суставной и мышечной контрактуры (ограничения подвижности). Гимнастику хорошо дополнять самомассажем стоп. Полезны при артрозе занятия плаваньем.
Из физиотерапевтических процедур показаны:
- электрофорез;
- инфракрасная лазерная терапия;
- магнитотерапия;
- грязелечение, целебные ванны.
Активизировать процессы регенерации тканей, выработку синовиальной жидкости, снять воспаление и боль помогает оксигенотерапия. Суть процедуры: в сустав инъекционным путем вводится активный кислород.
Методы традиционной медицины можно дополнять лечением мазями, компрессами, ножными ваннами по народным рецептам. Из методов альтернативной медицины применяются:
- гирудотерапия – лечение пиявками;
- апитерапия – лечение укусами пчел;
- иглоукалывание;
- фитотерапия.
Нарушение функций таранно-ладьевидного сустава влечет за собой увеличение нагрузки на ряд других сочленений, так что моноартроз (заболевание отдельного сустава) может вскоре перейти в полиартроз (множественное поражение). Особенно тяжело протекает данный недуг в сочетании с плоскостопием.
Лечение артроза таранно-ладьевидного сустава необходимо начинать как можно раньше и не ограничиваться устранением симптомов.
Прием хондропротекторов продолжительными курсами, регулярное выполнение посильных упражнений, физиотерапия помогут отсрочить переход артроза в декомпенсированную стадию, избежать инвалидности.
Осложнения при борьбе с артрозом стопы обычно развиваются на фоне исходного заболевания независимо от того, какие методы терапии были использованы.
Иногда болезнь является слишком сильной, когда даже комплексная терапия не дает нужного эффекта. На фоне приема медикаментов и физиотерапевтических процедур у больного могут развиваться следующие виды осложнений:
- усиление боли в стопе при ходьбе и в состоянии покоя;
- частичное/полное обездвиживание сустава (анкилоз) или усиление этих симптомов;
- прогрессирующая деформация сочленения;
- распространение дистрофических изменений на соседние костные соединения;
- формирование «новой» походки, сопровождающейся хромотой;
- иррадиация болевого синдрома в другие суставы и сухожилия.
Послеоперационная реабилитация
План мероприятий по восстановлению сустава после операции индивидуален. Через сутки, когда больной полностью отойдет от наркоза, ему будет назначен курс антибиотиков. Это минимизирует риски развития послеоперационных осложнений.
В течение первых недель после хирургического вмешательства стопа и голеностоп должны быть надежно зафиксированы гипсовой шиной. Снимать ее раньше нельзя, чтоб не нарушить процесс формирования надкостницы и не затянуть заживление. Чтобы избежать отека мягких тканей, нога должна все время находиться в приподнятом положении.
В течение следующих полутора-двух месяцев сухожилие должно быть надежно зафиксировано жесткой повязкой. Нагружать его по-прежнему запрещено, но можно совершать непродолжительные прогулки с тростью или костылями). Если в ноге чувствуется боль, режим покоя следует продлить.
Через 2 месяца человеку делают контрольный рентгеновский снимок и, если процесс заживления протекает хорошо, повязку снимают и меняют ее на ортопедический ботинок. С ним прооперированное сочленение можно понемногу нагружать, но оно будет надежно защищено от перегрузок. Контрольные снимки делают каждый месяц. Начиная с третьего месяца, врач разрешит заниматься лечебной физкультурой. Пренебрегать комплексом упражнений не стоит: занятия вернут активность и исправят проблему с развившейся после болезни хромотой.
К труду после радикального лечения пациент может приступать уже через 2 месяца, но при условии, что его работа не связана с тяжелыми физическими нагрузками. Спортсмены, танцоры и люди, сталкивающиеся по долгу службы с повышенной двигательной активностью, могут возвращаться к привычным делам только после разрешения врача.
Первые несколько дней после оперативного вмешательства больной соблюдает постельный режим, а его нога для предупреждения развития отека находится на возвышении и фиксируется шиной. Через две недели шину снимают, а ногу фиксируют повязкой. Больной продолжает соблюдать постельный режим, но 2-3 раза в день проводятся прогулки по комнате с использованием костылей и в сопровождении медперсонала.
По прошествии двух месяцев делается контрольный рентгеновский снимок. При удачном сращении повязку меняют на ортопедическую обувь. Теперь пациенту прописывается курс лечебной физкультуры. Раз в месяц его продолжают отправлять на рентген. Если работа больного не связана с постоянным стоянием или значительными физическими нагрузками, через три месяца после операции он может приступать к профессиональной деятельности.
что вызывает и как лечить болезнь?
Полученные в течение жизни травмы голеностопа могут обернуться неприятным диагнозом – артроз таранно-ладьевидного сустава. Этот непростой недуг стоп часто развивается после 20 лет, когда на молодые растущие ноги приходятся избыточные нагрузки, ушибы, растяжения, которые возникают при активной жизни. Усугубляет ситуацию лишний вес человека. Лечение артроза таранно-ладьевидного сустава процесс длительный, но выполнение всех условий позволяет избавиться от болезни.
Причины заболевания
Одним из главных факторов, провоцирующих артроз таранно-ладьевидного сустава, является травмы стопы. Это могут быть сильные ушибы, подвывихи, растяжения голеностопа, переломы, которые не проходят бесследно.
Второй причиной артроза данного сустава специалисты называют протекающие в организме воспалительные процессы. Ревматоидный артрит может способствовать развитию артроза таранно-ладьевидного сустава.
Третьей причиной является дисплазия суставов. То есть врожденные отклонения в строении и функциональности стопы. Неправильное расположение сустава, проблемы со связочным аппаратом ведет к тому, что хрящевая ткань, кости изнашиваются, деформируется быстрее. Помимо этого, вызывать артроз может плоскостопие.
Следующим негативным фактором по провоцированию ладьевидного артроза является избыточность массы тела. Поэтому соблюдая нормы правильного питания, контролируя свой вес, стабилизируя обменные процесс, человека внесет большой вклад для профилактики от коксартроза, гонартроза и остеоартроза конечностей.
Симптомы болезни
Яркими признаками таранно-ладьевидного артроза являются:
- Отечность стоп, лодыжки;
- Боли при сгибании-разгибании стопы, ходьба вызывает боль в лодыжке;
- Воспаление суставов и прилегающих мышечных тканей;
- Скованность в движениях конечностей.
Артроз первой степени слабо проявляет себя, поэтому только рентген может выявить возникшие нарушения. Главным образом, рентгеновский снимок покажет склероз субхондральной кости, сокращение расстояния между суставами, возникновение остеофитов по краям костной поверхности.
Сильным проявлением артроза таранно-ладьевидного сустава становятся болевые синдромы, возникаемые при ходьбе по неровной поверхности. Чем выше степень заболевания, тем отчетливее и мучительнее становится передвижение.
Лечение таранно-ладьевидного остеоартроза
Лечение назначает врач, который при грамотном подходе проведет комплексную восстановительную терапию. Что будет входить в комплексное лечение артроза таранно-ладьевидного сустава? Обычно меры по спасению сустава включают:
- Медикаментозное лечение;
- Физиотерапию;
- Нетрадиционные воздействия;
- ЛФК, гимнастические упражнения;
- Соблюдение норм правильного питания;
- Соблюдение ортопедического режима
- Хирургическое вмешательство.
Для борьбы с симптомами, мучающими пациента, применяются медикаменты различного действия. Так, например, НПВП используют для подавления воспалительных процессов в организме, снятия болей. Миорелаксанты способствуют расслаблению мышечной структуры, борются со спазмами, вызванными болевым синдромом. Медикаментозное лечение, предлагаемое консервативное медициной, заключается в проведении инъекций непосредственно в таранно-ладьевидный сустав, курс таблеток, мазей, внутримышечных уколов.
К сожалению, несмотря на быструю эффективность фармакологических препаратов, практически все оставляют негативный отпечаток на другие органы и системы человека. Помимо этого, некоторые сильные стероидные и нестероидные лекарства, призванные победить остеоартроз, вовсе разрушают хрящ, усугубляя картину заболевания. То есть инъекция такого препарата справится с невыносимой болью, но ускорит разрушение хрящевой ткани, что еще больше осложнит артроз.
Помочь хрящу могут хондропротекторы – препараты, изготавливаемые из животных костей, тканей, содержащие сульфат хондроитина и глюкозамин. Эти вещества входят в структуру хряща. Поэтому подпитка организма хондропротекторами призвана защитить пациента от продолжающейся деформации суставного хряща. На начальных стадиях ладьевидного артроза хондро-препараты способны вкупе с другими средствами избавить человека от недуга, на второй степени они затормаживают разрушение, «консервируют» дегенеративно-дистрофический процесс в суставах.
Чтобы пациент не получил полную атрофию мышц, не работающих на тяжелых стадиях, требуется проводить умеренные физические упражнения, входящие в курс лечебно-оздоровительной физкультуры. Они будут направлены на возвращение объема движений стопой, укрепление связочного аппарата, что снизит нагрузку на больной сустав.
Нетрадиционное лечение артроза ладьевидного сустава может быть представлено различными направлениями:
- Фитотерапия;
- Восточные практики;
- Иглоукалывание;
- Гирудотерапия;
- Апитерапия и медолечение;
- Рецепты народной медицины;
- Глинолечение и грязевые ванны и др.
Травники предлагают большое количество рецептов, основанных на лекарственных растениях. Большой плюс лечения фитотерапевтическими методами – почти полная безвредность природных компонентов, отсутствие искусственных химических элементов, укрепление иммунной системы и укрепление организма в целом.
Лечение таранно-ладьевидного артроза с помощью пиявок и пчелоужаливания – весьма распространенный способ. Надо признать, что при нем усиливается циркуляция кровеносных сосудов, что повышает доставку питательных веществ к страдающим тканям, суставам, хрящам. Организм пациента получают редкие природные элементы, способные положительным образом сказаться на здоровье суставов голеностопа.
Критики утверждают, что фитотерапия и рецепты народной медицины – слишком медленное занятие, требующее по нескольку месяцев приготовление и применение компрессов, отваров, снадобий; пациент теряет драгоценное время для более серьезных действий по спасению стопы. Наша позиция заключается в комплексном лечении – применение, как народной медицины, так и обязательно консервативного курса лечения, назначаемого врачом. Помимо этого, любой рецепт нужно согласовать с лечащим врачом во избежание вреда из-за самолечения.
В качестве заключения предлагаем посмотреть видеозапись о правильном массировании голеностопного сустава, поскольку массаж также является важной составляющей комплексного лечения артроза таранно-ладьевидного сустава.
Артроз таранно-ладьевидного сустава: симптомы и виды лечения
Пожалуйста, ознакомьтесь с информацией, касающейся того, с чем вы можете столкнуться после операции, в соответствующем разделе нашего сайта.
Вы должны понимать, что ниже представлен лишь примерный план реабилитации, в то время, как у каждого пациента процесс выздоровления проходит по-своему. Данная информация призвана помочь вам понять суть своего состояния, возможности лечения и реабилитации. Приведенные нами временные рамки – это лишь минимум, и, принимая решение в пользу оперативного лечения, вы должны иметь ввиду, что в вашем случае процесс заживления и реабилитации может продлиться дольше.
Ранний послеоперационный период
Все операции по поводу остеоартроза таранно-ладьевидного сустава выполняются в условиях общей анестезии.
В течение первых двух недель после операции голеностопный сустав и стопа будут фиксированы задней гипсовой шиной. Первую ночь после операции вы проведете в клинике, на следующий день мы повторим антибиотикопрофилактику.
Не снимайте шину до следующей перевязки, которая состоится через 2 недели после операции.
Примерно в течение 6-8 недель после операции вам нельзя нагружать конечность. Перед выпиской домой вас проконсультирует физиотерапевт, который в т.ч. расскажет вам о том, как правильно пользоваться костылями.
В первые 2 недели после операции старайтесь придавать стопе возвышенное положение и держать ее в этом положении 95% времени.

Возвышенное положение стопы
У большинства людей дома конечно же нет функциональной кровати, как здесь на этом фото. Однако того же эффекта можно добиться и на обычной кровати или диване, подложив под стопу подушку. Не следует придавать возвышенное положение стопе, когда вы сидите на стуле. И еще раз советуем все первые две недели оставаться дома.
С тем, чтобы минимизировать риск инфекции, держите стопу в сухости и прохладе. Избегайте избыточной влажности и жары. Когда принимаете душ, надевайте на стопу герметичный мешок.
С целью профилактики тромбозов вен регулярно выполняйте движения в стопе и голеностопном суставе. Употребляйте достаточное количество жидкости. При наличии факторов риска тромбозов обязательно сообщите об этом своему лечащему врачу, при необходимости он может назначить вам антикоагулянты.
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка. Послеоперационная рана к этому времени уже должна зажить и не должно быть никаких признаков инфекционного воспаления.
На данном этапе, если послеоперационный отек уже в значительной мере купируется, мы разрешим вам чаще опускать стопу вниз, но рекомендуем по возможности все еще держать ее большую часть времени в горизонтальном положении.
Еще на 4-8 недель голеностопный сустав будет иммобилизирован жесткой повязкой. Нагрузка в этот период по-прежнему запрещена. Вы можете совершать короткие прогулки на улице, насколько это позволят вам ваши болевые ощущения и отек.
Шесть недель после операции
Если процесс заживления протекает хорошо, то к этому времени у вас уже практически исчезнут отек и кровоизлияния, однако некоторый отек может сохраняться до 4-6 месяцев после операции.
В зависимости от результатов рентгенологического контроля вам будет рекомендовано использовать ортопедический ботинок, допускающий возможность нагрузки на оперированную стопу, либо будет продолжена иммобилизация и нагрузка на стопу по-прежнему будет исключена.
При удовлетворительных результатах рентгенологического контроля и полном заживлении послеоперационных ран будет рекомендован массаж мягких тканей в зоне операции и десенситизация рубца. Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться массажным кремом (например, Е45), который следует втирать в область рубца и вокруг него. Подвергать зону операции действию влаги и принимать душ можно только после полного заживления ран.
Три месяца после операции
Выполняется контрольная рентгенография, на которой должны быть признаки консолидации. Вам будет разрешено носить обычную обувь (с учетом остаточного отека), хотя и на этом этапе мы все еще советует вам носить обувь с жесткой подошвой. В течение еще примерно 3-6 месяцев вам будет рекомендовано заниматься лечебной физкультурой, которая позволит добиться наиболее оптимального результата проведенного хирургического лечения.
Как долго продолжается операция?
Это, наверное, самый частый вопрос, который задается хирургам. Общая продолжительность вмешательства – это не просто время от начала разреза до последнего шва. К примеру, путешествие самолетом, — это тоже не то время, которое вы проведете в воздухе, оно включает и регистрацию на рейс, и предполетный досмотр, и процесс посадки/высадки.
Поэтому приведенные ниже временные промежутки являются лишь ориентировочными.
Артродез таранно-ладьевидного сустава
До 90 минут
Трехсуставной артродез
До 2 часов
Когда мне можно сесть за руль?
Все зависит от того, какая стопа оперирована и какая у вашего автомобиля трансмиссия. Если у вас ручная трансмиссия, то независимо от того, какая стопа оперирована, за руль вы сможете сесть примерно через 3 месяца после операции. Если у вас автоматическая трансмиссия и оперирована левая стопа, то поездки за рулем на небольшие расстояния вы сможете совершать уже через 4 недели после операции.
Наши рекомендации по этом поводу представлены здесь. В конце концов, ответственность в этом вопросе полностью лежит на пациенте. Хороший способ понять, можно вам за руль или еще нет, — это поставить правую стопу на пол и сильно надавить, имитируя экстренное нажатие на педаль тормоза. Если вам страшно или больно, за руль лучше не садиться, это может быть небезопасно. Кроме того, при длительной езде ваша стопа долго будет находиться в вынужденном положении. Это может усилить послеоперационный отек.
Когда я могу вернуться к работе?
На самом деле все зависит от того, кем вы работаете. Если ваша работа связана с длительным стоянием, ходьбой или физическим трудом, то вернуться к такой работе можно через 8-12 недель. Если у вас сидячая работа, например, в офисе, то вернуться к ней вы сможете уже через 2 недели, однако возможно это лишь в порядке исключения и мы не советуем этого делать.
Каким должен быть окончательный результат?
Купирование болевого синдрома и возвращение к полноценной повседневной активности.


 прогрессирования заболевания головка плюсневой кости уплотняется, способствуя незначительным ограничениям подвижности сустава. При этой стадии больной регулярно испытывает болевые ощущения во время и после ходьбы, снять которые помогает продолжительное нахождение конечности в состоянии полного покоя. Частое воспаление таранно-пяточного сустава и боль при пальпации – повод обратиться к врачу. Поскольку вторая степень артроза со временем ограничивает нормальную подвижность пострадавшей конечности.
прогрессирования заболевания головка плюсневой кости уплотняется, способствуя незначительным ограничениям подвижности сустава. При этой стадии больной регулярно испытывает болевые ощущения во время и после ходьбы, снять которые помогает продолжительное нахождение конечности в состоянии полного покоя. Частое воспаление таранно-пяточного сустава и боль при пальпации – повод обратиться к врачу. Поскольку вторая степень артроза со временем ограничивает нормальную подвижность пострадавшей конечности.






