Артроз плечевого сустава диагностика – Артроз плечевого сустава – симптомы, прогноз, диагностика и лечение болезни | Профилактика, гимнастика и массаж
Артроз плечевого сустава: диагностика и лечение заболевания
Заболевания поражающие опорно-двигательный аппарат являются одними из наиболее опасных и серьёзных, так как могут существенно понизить уровень жизни человека и принести массу неудобств различного рода. Наибольшему риску подвергаются подвижные структуры, такие как суставы. Наиболее распространённым видом, поражающим верхнюю часть тела, считается артроз плечевого сустава. Как и остальные подвиды недуга, он характеризуется хроническим, постепенным разрушением тканей диартроза, что приводит к недееспособности конечности и абсолютной потере функций.
Анатомическое строение плечевого сустава
Данное соединение образовано сочленением головки плечевой кости и впадины в лопаточной области. Особенностью является то, что выемка окружена участком хрящевой ткани, способствующей погашению колебаний и поглощению толчков. Головка плеча шаровидная по своей форме. Такое специфическое построение, незначительное количество составляющих элементов, обеспечивают возможность совершать наиболее разнообразные движения в трёх плоскостях, а также вращать конечность в нескольких направлениях. Но при этом те же особенности являются причиной того, что плечевой диартроз подвержен гораздо большему риску развития артроза плечевого сустава, за счёт подвижности. Соединительная капсула проходит по краям хряща, к ней крепятся связки, прилегают мышцы сзади и спереди, при этом внутри мышечной тканью она не выстелена.
Причины
Заболевание может быть вызвано рядом причин, которые носят совершенно различный характер. В некоторых случаях оно является результатом общего влияния сразу нескольких факторов, к ним можно причислить следующие:
- Предрасположенность по наследству. Генетика играет немаловажную роль, потому если у кого-то из ваших близких диагностировали артроз плеча, колена или стопы, то стоит более внимательно начать относиться к здоровью, так как вы состоите в группе особого риска.
- Возраст. Артрит, а также артроз чаще возникают у людей старшего поколения, но в современном мире не исключается возможность развития недуга у молодых людей.
- Травмы. При получении повреждений различной степени тяжести, учитывая, казалось бы, даже незначительные растяжения связок, стоит незамедлительно обратиться к специалисту, чтобы он назначил соответствующее лечение. Оставленные без внимания травмы или неправильное их лечение, могут повлечь за собой плечевой артроз.
- Профессия. Основной род деятельности человека может стать причинным фактором развития заболевания, если присутствуют регулярные, непомерные нагрузки на зону плеч и рук. К профессиям группы риска принадлежат: шахтёр, маляр, спортсмен, грузчик.
- Избыточный вес. Чрезмерная масса тела оказывает негативное влияние на организм в целом, а особенно на опорно-двигательную систему. Как известно, артроз плечевого сустава преимущественно поражает людей с лишним весом.
- Наличие заболеваний или нарушений в работе эндокринной, гормональной систем, обмене веществ.
Избыточный вес — это жировые отложения которые наносят вред здоровью человека. Рекомендуется следить за своим весом, во избежании различных заболеваний.
Симптомы плечевого артроза в зависимости от стадии болезни
Развивается артроз, поражающий структуру плечевого сустава постепенно и преимущественно медленно, перетекая из стадии в стадию, каждая из которых характеризуется степенью тяжести и сопутствующими симптомами.
Первая степень недуга – начальная, сопровождается нечастым появлением болевых ощущений, которые не вызывают особого беспокойства. Они могут не иметь чётко выраженной локализации, не ограничиваясь областью плечевого сустава, распространяясь на лопатку и верхнюю часть спины. Дискомфорт возникает после нагрузки на поражённую часть тела, но затем быстро проходит при обеспечении спокойного состояния. Так как структуры суставной и хрящевой ткани только поддались дистрофическому процессу, нарушения функций конечности не наблюдается.
Вторая степень при артрозе плечевого сустава даёт о себе знать ухудшением состояния здоровья пациента, которое выражается усилением и более длительной продолжительностью болевого синдрома. Появляются новые характерные симптомы: хруст, неприятные ощущения, ограничения при совершении движений конечностью, воспалительный процесс, сопровождающийся отёчностью, припухлостями. При пальпации больного сустава могут прощупываться уплотнения.
Третья степень артроза плеча – самая тяжёлая и сложная. Болезнь на этой стадии развития практически невозможно приостановить или замедлить, так как произошедшие разрушения приобрели необратимый характер. Основная симптоматика такова: сильная, часто невыносимая боль, существенное ограничение движений, которое вносит дисбаланс в будничную жизнь, пощёлкивание при малейшем изменении положения конечности, частичная или полная потеря функций диартроза.
Основной акцент необходимо сделать на том, что плечевой артроз проявляет симптомы, которые характерны и для других заболеваний этой группы. Так как их лечение имеет несколько существенных различий, то даже при наличии слабовыраженных характерных признаков болезни опорно-двигательной системы, настоятельно рекомендуется посетить врача.
Опасный подвид – деформирующий артроз
Деформирующий артроз, часто встречается под иным названием остеоартроз – является одним из вариантов протекания болезни. Его основополагающее отличие заключается в том, что этот вид недуга сопровождается более выраженными дегенеративными изменениями, постепенным появлением и разрастанием костной ткани, так называемых во врачебной практике остеофитов. Наросты могут быть околосуставными и внутрисуставными. Процесс их образования заметен внешне – с увеличением количества или размера остеофитов, степень деформации самого диартроза становиться большей.
В случае, если у вас совсем запущено состояние суставов и заболевание прогрессирует, то рекомендуем ознакомиться с детальной информацией о диагностике и лечении в этой статье.Выявление недуга
Способы диагностирования заболеваний опорно-двигательного аппарата гораздо расширили возможности, стали более усовершенствованными и разнообразными. Наиболее популярным и доступным методом диагностики остаётся рентгенологическое обследование. Чтобы выявить артроз, необходимо сделать снимки плечевого сустава в нескольких проекциях, рекомендуется прямая и боковая.
Ни в коем случае нельзя проводить лечение артроза больного плечевого сустава, без предыдущей консультации врача, особенно в домашних условиях, так как это может повлечь за собой ухудшение состояния здоровья.
При подозрении на плечелопаточный артроз, могут назначить дополнительные инструментальные методы исследования, которые выявляют даже начальные процессы разрушения, малейшие изменения во внутренних структурах:
- Артроскопию;
- Ультразвуковое исследование;
- МРТ;
- Компьютерную томографию;
- Термографию.
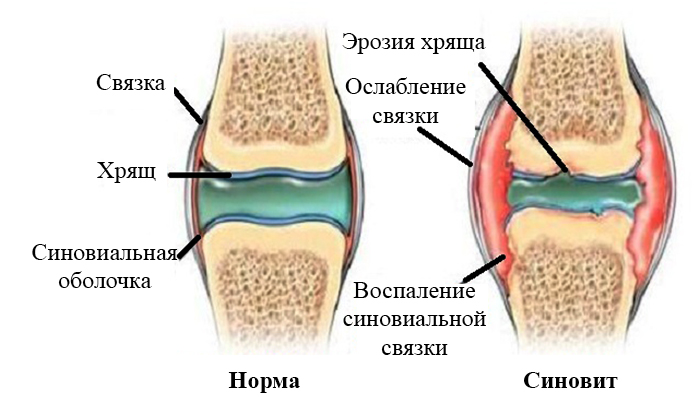
Слева — здоровый сустав , справа — больной.
Результаты исследований способны определить артроз плечевого сустава на любой стадии, врач обращает внимание, прежде всего, на такие характерные симптомы: изменения размера суставной щели, наличие очагов окостенения либо кист в хрящевой ткани, увеличение или уменьшение синовиальной оболочки. После диагностики, получают консультации узкопрофильных специалистов, назначающих полноценное, комплексное лечение.
Следует обратить внимание, что проведение клинических анализов крови и мочи при артрозе плеча, назначается довольно редко. Причиной непригодности этого метода диагностики, является то, что данный недуг практически не способен изменить биологический состав физиологических жидкостей.
Мощное комплексное лечение
Первоначальное лечение артроза плечевого сустава направлено на внесение изменений в повседневный образ жизни пациента, с целью уменьшить количество негативных факторов, снизить степень их влияния, замедлить прогрессирование болезни, свести к минимуму или устранить симптомы.
Рекомендации лечащего врача по изменению привычного стиля жизни при лечении начальной степени артроза плечевого сустава включают в себя:
- Предоставление детальной информации о сущности заболевания, обучение пациента мерам борьбы с ним;
- Корректировка режима, системы питания;
- Регулировка физической активности;
- Контроль массы тела, при необходимости её снижение.
В том случае, если артроз плеча развился до 2 стадии и приносит существенный дискомфорт, то подбирается более строгое и многообразное лечение, включающее в себя фармакологические и физиотерапевтические методы. Основу терапии составляют медикаментозные средства различных групп, принимающиеся несколькими курсами.
| Группа медикаментов | Фармакологическое действие | Название и форма препаратов |
| Противовоспалительные нестероидные | Применяются для снижения или устранения процесса воспаления в тканях, системного обезболивания, борьбы с повышенной температурой. | Диклофенак, найз, ибупрофен – в виде мазей, гелей локального применения; Нимесулид, рофекоксиб, эторикоксиб – в виде таблеток. |
| Анальгетики | Оказывают обезболивающее и противовоспалительное действия. | Анальгин, Спазмалгон, Ибуклин, Доларен, Пенталгин, Морфин, Фентанил. Преимущественно все препараты для перорального приёма. |
| Гормональные (глюкокортикостероиды) | Являются сильными болеутоляющими, снимают воспаление, обладают иммунодепрессивным свойством. Однако, непригодны для длительного использования, назначаются системно. | Выпускаются в виде гелей для местного воздействия. Если артроз плечевого сустава вызывает слишком болезненные, выразительные симптомы, то назначается и кардинальное лечение, а именно сильные внутрисуставные уколы гормональных препаратов. Название чаще всего соответствует главному действующему веществу – преднизолон, бетаметазон, гидрокортизон. |
| Хондропротекторы | Оказывают наиболее важное восстановительное воздействие тканей больного сустава на клеточном уровне. Эффект от приёма таких лекарственных средств не будет мгновенным, чтобы действительно увидеть улучшение необходимо пройти несколько курсов. | Вобэнзим, Гиалуроновая кислота, Хондроитина сульфат, Глюкозамина сульфат. |
Лечение физиопроцедурами является прекрасным дополнением к вышеуказанному методу замедления течения и устранения симптоматики плечевого артроза. Многообразие физиотерапевтических средств способствует тому, что каждому пациенту можно подобрать надлежащую процедуру в зависимости от индивидуальных особенностей организма.
Успешно применяется электрофорез, то есть воздействие на поражённые участки электрическим током, с целью снять боль. Для этого используется и СУФ-облучение (ультрафиолетовое), уменьшающее чувствительность волокон нервных окончаний. Снятию воспалительного процесса, способствуют сантиметроволновая терапия высокой интенсивности и инфракрасная лазеротерапия. Магнитотерапия при артрозе нацелена на восстановление и регенерацию тканей, стимуляцию мышечной ткани, улучшение обмена веществ и кровообращения.
Комплексное лечение по рекомендации врача обычно дополняется лечебно-физической культурой. При этом следует обратить особое внимание на тот факт, что если у вас развился, например артроз левого плечевого сустава, то упражнения должны выполняться на обе стороны тела и конечности, ведь это поможет укрепить мышечный корсет, наладить циркуляцию крови во всем теле и позитивно повлиять на общее состояние здоровья.
В этом материале вы можете ознакомиться с комплексом гимнастических упражнений при лечении артроза плечевого сустава.Гимнастика для плечевого сустава (Видео)
Следует подходить особо осторожно к занятиям физкультурой при артрозе плечевого сустава. Неправильное выполнение упражнений, не соблюдение основных норм и указаний лечащего врача, может привести к стремительному ухудшению самочувствия.
Получив диагноз артроз плеча, многие люди задаются вопросом, как лечить недуг с помощью мануальной терапии и особенно можно ли проводить самомассаж. Специалисты единогласно утверждают, что не только можно, но и обязательно нужно. В том случае, если нет возможности посещать эту дорогостоящую в наше время процедуру, выполнение массажа можно проводить по специальным урокам, которые доступны на медицинских сайтах и в видеороликах. Наибольшую пользу приносит воздействие на особые акупунктурные точки, продемонстрированные на рисунке.
Лечение артроза в домашних условиях
Если вы задаётесь вопросом, как лечить более эффективно и результативно заболевание, то можно дополнить официальную терапию альтернативным методом лечения. В современности, при всем разнообразии медикаментозных средств на мировых рынках, люди продолжают использовать проверенные столетьями и опытом наших предков «бабушкины рецепты». Они предполагают приготовление средств преимущественно для внешнего воздействия: мазей, компрессов, настоев и т.д.
Мази
- Смешать желток одного яйца, маленькую ложку уксуса, желательно яблочного, и такое же количество скипидара. Приготовленную мазь наложить на сустав перед сном, тщательно втирая в плече, перевязать бинтом и закутать тёплой натуральной шерстяной тканью.
- Перемешать 3 столовые ложки мёда с тремя граммами мумие, можно добавить лечебную глину. Готовую однородную смесь нанести на больную часть тела, втереть в кожу.
Растирки
- Приготовить концентрированную настойку на сабельнике, использовать внешне для растираний утром и вечером.
- Отжать сок из 1 килограмма чёрной редьки, добавить к нему пол-литра водки, большую ложку жидкого мёда и чайную ложку соли. Настаивать две недели в месте, куда не попадает свет. Наносить на больное место два раза в день, предварительно взбалтывая.
Лечение артроза плечевого сустава альтернативным методом может базироваться на применении компрессов, которые необходимо использовать ежедневно вплоть до появления желаемого результата.
- Раскрошите мел (вместо него можно взять скорлупу яиц), добавьте кефир, чтобы получилась кашица, размешайте. Полученной массой обмажьте область плечевого сустава, оберните плёнкой, прибинтуйте поверх, оставив на ночь.
- Натрите несколько корней хрена на мелкой тёрке, нагрейте измельчённое растение на водяной бане. Пока средство не остыло, нанесите его на больное плечо, перемотайте бинтом, выдержав компресс на протяжении часа, смойте тёплой водой.
Артроз плечевого сустава наиболее позитивно реагирует на лечение народными средствами на начальной стадии недуга, принося вполне реальный видимый результат и улучшая качество жизни больного. Если же недуг в запущенной степени, то и в таком случае, не стоит отчаиваться, применение домашних рецептов облегчит симптомы и укрепит иммунитет.
Заключение
Изучив значительное количество информации, можно прийти к выводу, что артроз – это не приговор и не такая ужасная болезнь, как представляется. Зная сущность, причины возникновения и основные методы борьбы с заболеванием, можно предпринять необходимые меры, которые помогут приостановить его развитие и устранят дискомфортную симптоматику.
Еще интересные статьи:
Артроз плечевого сустава – причины, симптомы, диагностика и лечение

Артроз плечевого сустава – это хроническое заболевание, при котором разрушается и истончается ткань суставного хряща, возникают патологические изменения мягких тканей, образуются костные разрастания в области сустава. Проявляется болями и хрустом в зоне поражения. На поздних стадиях уменьшается объем движений. Патология протекает хронически и постепенно прогрессирует. Диагноз выставляется с учетом клинической картины и рентгенологических признаков. Лечение обычно консервативное: физиотерапия, противовоспалительные препараты, хондропротекторы, ЛФК. При разрушении сустава выполняется эндопротезирование.
Общие сведения
Артроз плечевого сустава – хроническое заболевание, при котором в результате дегенеративно-дистрофических процессов постепенно разрушается хрящ и другие ткани сустава. Обычно артрозом страдают люди 45 лет и старше, однако в ряде случаев (после травмы, воспаления) возможно развитие болезни в более молодом возрасте. Патология одинаково часто возникает у женщин и у мужчин, чаще наблюдается у спортсменов и у людей, занимающихся тяжелым физическим трудом.

Артроз плечевого сустава
Причины
Пусковым моментом изменений при артрозе плечевого сустава может стать как нормальный процесс старения тканей, так и повреждение или нарушение структуры хряща в результате механических воздействий и различных патологических процессов. Первичный артроз обычно выявляется у пожилых людей, вторичный (развившийся на фоне других заболеваний) может возникнуть в любом возрасте. Основными причинами считаются:
- Пороки развития. Патология может обнаруживаться при недоразвитии головки плечевой кости или суставной впадины, капомелии плеча и других аномалиях верхней конечности.
- Травматические повреждения. Артрозы травматической этиологии наиболее часто возникают после внутрисуставных переломов. Возможной причиной заболевания может стать вывих плеча, особенно – привычный. Реже в качестве провоцирующей травмы выступают тяжелые ушибы.
- Воспалительные процессы. Болезнь может диагностироваться при длительно текущем плечелопаточном периартрите, ранее перенесенном неспецифическом гнойном артрите и специфических артритах сустава (при туберкулезе, сифилисе и некоторых других заболеваниях).
Факторы риска
Артроз является полиэтиологическим заболеванием. Существует обширная группа факторов, увеличивающих вероятность возникновения данной патологии:
- Наследственная предрасположенность. У многих пациентов есть близкие родственники, также страдающие артрозами, в том числе и других локализаций (гонартрозом, коксартрозом, артрозом голеностопного сустава).
- Перенапряжение сустава. Может возникать у волейболистов, теннисистов, баскетболистов, метателей спортивных снарядов, а также у людей, чья профессия подразумевает постоянную высокую нагрузку на руки (молотобойцы, грузчики).
- Другие патологии. Артрозы чаще выявляются у пациентов, страдающих аутоимунными (ревматоидным артритом), некоторыми эндокринными болезнями и нарушениями обмена веществ, системной недостаточностью соединительной ткани и избыточной подвижностью суставов.
Вероятность развития заболевания резко увеличивается с возрастом. Определенное негативное влияние оказывают частые переохлаждения и неблагоприятная экологическая обстановка.
Патогенез
Основной причиной развития артроза плечевого сустава является изменение структуры суставного хряща. Хрящ утрачивает гладкость и эластичность, скольжение суставных поверхностей при движениях затрудняется. Возникают микротравмы, которые ведут к дальнейшему ухудшению состояния хрящевой ткани. Небольшие кусочки хряща «отрываются» от поверхности, образуя свободно лежащие суставные тела, которые также травмируют внутреннюю поверхность сустава.
Со временем капсула и синовиальная оболочка утолщаются, в них появляются участки фиброзного перерождения. Из-за истончения и снижения эластичности хрящ перестает обеспечивать необходимую амортизацию, поэтому возрастает нагрузка на подлежащую кость. Кость деформируется и разрастается по краям. Нарушается нормальная конфигурация сустава, возникают ограничения движений.
Классификация
В травматологии и ортопедии обычно используют трехстадийную систематизацию, отражающую выраженность патологических изменений и симптомов артроза плечевого сустава. Подобный подход позволяет подобрать оптимальную врачебную тактику с учетом тяжести процесса. Различают следующие стадии:
- Первая – грубые изменения хрящевой ткани отсутствуют. Состав синовиальной жидкости изменен, питание хряща нарушено. Хрящ плохо переносит нагрузки, поэтому время от времени возникает боль в суставе (артралгия).
- Вторая – хрящевая ткань начинает истончаться, его структура меняется, поверхность утрачивает гладкость, в глубине хряща появляются кисты и участки обызвествления. Подлежащая кость незначительно деформируется, по краям суставной площадки возникают костные разрастания. Боли приобретают постоянный характер.
- Третья – отмечается выраженное истончение и нарушение структуры хряща с обширными участками разрушения. Суставная площадка деформирована. Выявляется ограничение объема движений, слабость связочного аппарата и атрофия околосуставных мышц.
Симптомы
На ранних стадиях пациентов с артрозом беспокоит дискомфорт или незначительная боль в плечевом суставе при нагрузке и определенных положениях тела. Во время движений может возникать хруст. Сустав внешне не изменен, отека нет. Затем интенсивность болей увеличивается, артралгии становятся привычными, постоянными, появляются не только в нагрузке, но и в покое, в том числе и в ночное время. Отличительные особенности болевого синдрома:
- Многие пациенты отмечают зависимость болевого синдрома от погодных условий.
- Наряду с ноющей болью со временем появляется резкая болезненность при физических нагрузках.
- Боль может возникать только в области плечевого сустава, иррадиировать в локтевой сустав или распространяться по всей руке. Возможны боли в спине и шее на стороне поражения.
Через некоторое время пациенты начинают замечать заметную утреннюю скованность в суставе. Объем движений уменьшается. После нагрузки или переохлаждения возможен незначительный отек мягких тканей. При прогрессировании артроза движения все больше ограничиваются, развиваются контрактуры, серьезно нарушается функция конечности.
Диагностика
Диагноз выставляется врачом-ортопедом с учетом характерных клинических и рентгенологических признаков артроза плечевого сустава. При подозрении на вторичный артроз назначают консультации хирурга, эндокринолога. Сустав вначале не изменен, в последующем иногда деформирован или увеличен в объеме. При пальпации определяется болезненность. Может выявляться ограничение движений. Для подтверждения артроза рекомендованы:
- Рентгенография плечевого сустава. Обнаруживаются дистрофические изменения и краевые костные разрастания (остеофиты), на поздних стадиях определяется сужение суставной щели, деформация и изменение структуры подлежащей кости. Суставная щель может приобретать клиновидную форму, в кости просматриваются остеосклеротические изменения и кистовидные образования.
- Томографические исследования. В сомнительных случаях, особенно на начальных стадиях болезни, для получения дополнительных данных о состоянии кости и хряща выполняют КТ плечевого сустава. При необходимости оценить состояние мягких тканей осуществляют магнитно-резонансную томографию.
Дифференциальная диагностика
Дифференциальный диагноз артроза проводится с подагрическим, псориатическим, ревматоидным и реактивным артритом, а также с пирофосфатной артропатией. При артритах в анализе крови выявляются признаки воспаления; изменения на рентгенограммах мало выражены, остеофиты отсутствуют, признаков деформации суставных поверхностей нет.
При псориатическом артрите наряду с суставными проявлениями часто обнаруживаются высыпания на коже. При ревматоидном артрите определяется положительный ревматоидный фактор. При пирофосфатной артропатии и подагрическом артрите в биохимическом анализе крови выявляются соответствующие изменения (повышение уровня солей мочевой кислоты и пр.).

Рентгенография плечевых суставов. Выраженное сужение суставной щели (зеленые стрелки), уплотнение замыкательных суставных поверхностей, умеренно выраженный остеофитоз (красные стрелки) с обеих сторон Дегенеративные изменения акромиально-ключичного сустава
Лечение артроза плечевого сустава
Пациенты находятся под наблюдением врача-ортопеда. Необходимо ограничить нагрузку на руку, исключив резкие движения, поднятие и длительное ношение тяжестей. Вместе с тем, следует учитывать, что бездействие тоже негативно влияет на больной сустав. Для поддержания мышц в нормальном состоянии, а также для восстановления плечевого сочленения нужно регулярно выполнять рекомендованный врачом комплекс ЛФК.
Консервативное лечение
Одной из наиболее актуальных задач при артрозе является борьба с болевым синдромом. Для устранения болей и уменьшения воспаления назначают:
- Препараты общего действия. НПВП назначаются в таблетках в период обострения. При бесконтрольном применении могут раздражать стенку желудка, оказывать негативное влияние на состояние печени и обмен веществ в хрящевой ткани, поэтому принимаются только по назначению врача.
- Средства местного действия. Обычно используются НПВП в форме гелей и мазей. Возможно самостоятельное применение при возникновении или усилении симптоматики. Реже показаны гормонсодержащие препараты местного действия, которые следует наносить в соответствии с рекомендациями врача.
- Гормоны для внутрисуставного введения. При выраженном болевом синдроме, который не устраняется другими способами, выполняют внутрисуставное введение препаратов (триамцинолона, гидрокортизона и т. д.). Блокады проводят не чаще 4 раз в год.
Для восстановления и укрепления хряща на 1 и 2 стадиях артроза применяют средства из группы хондропротекторов – препараты, содержащие гиалуроновую кислоту, хондроитина сульфат и глюкозамин. Курсы лечения длительные (от 6 месяцев до года и более), эффект становится заметен через 3 и более месяцев.
Физиотерапевтическое лечение
При артрозе плечевого сустава активно используют массаж, лечебную физкультуру и физиотерапевтические методики. В период ремиссии больных направляют на санаторно-курортное лечение. Применяют:
Хирургическое лечение
На 3 стадии заболевания, при значительном разрушении хряща, ограничении подвижности и потере трудоспособности выполняют эндопротезирование сустава. Направление на операцию выдают с учетом возраста больного, уровня его активности, наличия тяжелых хронических заболеваний. Использование современных керамических, пластиковых и металлических эндопротезов позволяет полностью восстановить функцию сустава. Срок службы протезов составляет 15 и более лет.
Прогноз
Артроз – длительное, постепенно прогрессирующее заболевание. Его невозможно полностью излечить, однако можно существенно замедлить развитие патологических изменений в суставе, сохранить трудоспособность и высокое качество жизни. Для достижения максимального эффекта, необходимо серьезное отношение пациента к своей болезни и его готовность соблюдать рекомендации врача даже в период ремиссий.
Профилактика
Превентивные меры предусматривают снижение бытового травматизма, соблюдение техники безопасности на производстве, исключение избыточных нагрузок на плечевой сустав при выполнении профессиональных обязанностей и занятиях спортом. Необходимо своевременно диагностировать и лечить патологии, способные спровоцировать развитие артрозных изменений.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой заболевание, обусловленное разрушением и истончением суставного хряща, сопровождающееся изменением мягких тканей и формированием костных разрастаний в области сустава.
Причины
Развитие заболевание может связываться как с возрастными дегенеративными процессами, так и механическим повреждением хряща. Не маловажную роль в развитии недуга играет наследственный фактор, так как у большинства больных имеются родственники, страдающие таким же недугом этой либо другой локализации.
В том случае, если заболеванияе развивается без каких-либо видимых причин, то речь идет о первичном артрозе, если же артроз возник на фоне других заболеваний либо патологических состояний, то речь идет о вторичной форме. Чаще всего, развитие первичного артроза наблюдается у лиц пожилого возраста, возникновение вторичного заболевания не связано с возрастными изменениями и может выявляться у представителей различных возрастных групп.
Развитию заболевания подвержены лица страдающие:
различными пороками развития сустава, обусловленными недоразвитием головки плечевой кости либо суставной впадины, капомелии плеча, а также других дефектов верхней конечности;
травматическими повреждениями, возникшими в результате артрозов травматического генеза, которые чаще всего возникают на фоне внутрисуставных переломов, в редких случаях недуг может возникать на фоне вывиха плеча либо тяжелых ушибов;
воспалительным поражением, например, длительно текущим плечелопаточным периартритом, ранее перенесенном неспецифическим гнойным артритом и специфическим артритом сустава, обусловленным сифилитической либо туберкулезной инфекцией.
Важная роль в развитии недуга отведена хроническому перенапряжению сустава, развитию которого подвержены волейболисты, теннисисты, баскетболисты, метатели спортивных снарядов, а также лица, чья профессия связана с постоянной высокой нагрузкой на руки. Развитию артрозов подвержены пациенты, страдающие аутоиммунными нарушениями, эндокринной дисфункцией, нарушением обмена веществ, системной недостаточностью соединительной ткани или избыточной подвижностью суставов. Риск развития заболевания значительно повышается с возрастом. Выраженное негативное влияние на состояние суставов оказывают частые переохлаждения и тяжелая экологическая обстановка.
Симптомы
В самом начале заболевания больной может страдать от незначительных болей и появления чувства дискомфорта в плечевом суставе при физических нагрузках и неудобном положении тела. По мере развития патологических изменений может отмечаться появление хруста и незначительной скованности в суставе. По мере развития заболевания у больного повышается интенсивность болевого синдрома, боль возникает не только при нагрузке, но и в покое, а также даже в ночное время. У некоторых больных отмечается нарастание интенсивности болей при смене погоды. Помимо ноющих болей в суставе у пациента отмечается появление резкой болезненности при попытке выполнить движение рукой. Иногда боли могут иррадиировать в локтевой сустав либо распространяться по руке. Боли могут усиливать при физических нагрузках и переохлаждении, по мере прогрессирование недуга отмечается развитие контрактур и значительное нарушение функции конечности.
Диагностика
При подозрении на артроз плечевого сустава больному проводится физикальный осмотр, сбор анамнеза и анализ жалоб. Для подтверждения диагноза может потребоваться назначение лабораторно-диагностических мероприятий, таких как рентгенография плечевого сустава: на наличие артроза указывает сужение суставной щели, разрастание остеофитов в области края суставной поверхности, на более поздних стадиях недуга отмечается появление кистовидных образований. При тяжелом течении заболевания может потребоваться проведение магниторезонансной томографии.
Лечение
Артроз плечевого сустава требует комплексного лечения. Важнейшую роль в замедлении прогрессирования недуга играет образ жизни и правильный режим двигательной активности. Также отличные результаты дает использование в период ремиссии лечебной физкультуры, массажа и физиотерапевтических процедур.
В период обострения заболевания пациенту назначается медикаментозное лечение, основанное на использовании анальгетиков, нестероидных противовоспалительных средств, глюкокортикостероидов и антибиотикотерапии.
Профилактика
Профилактика развития артроза плечевого сустава основана на коррекции образа жизни, рациона питания, массы тела пациента, а также на отказе от вредных привычек и своевременном лечении инфекционных заболеваний и травм плечевого сустава.
симптомы, степени, лечение — Online-diagnos.ru
Медучреждения, в которые можно обратиться- Общее описание
Общее описание
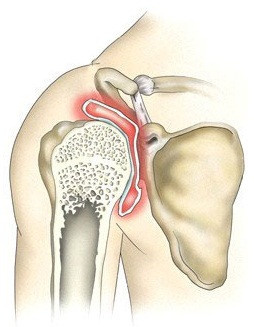 С годами у людей растет вероятность развития дегенеративных изменений в хрящевых структурах, сопровождающихся болью и ограничением подвижности суставов. Суставы плеч не являются исключением. Однако те же самые изменения могут происходить и в более молодом возрасте, например, вследствие травмы — вывиха плеча.
С годами у людей растет вероятность развития дегенеративных изменений в хрящевых структурах, сопровождающихся болью и ограничением подвижности суставов. Суставы плеч не являются исключением. Однако те же самые изменения могут происходить и в более молодом возрасте, например, вследствие травмы — вывиха плеча.
Артроз плечевого сустава способен причинять множество неудобств, ограничивая движения больного и приводя к неспособности совершать обычные повседневные действия.
Артрозы, или дегенеративные изменения в суставе, возникают, когда хрящевая ткань, покрывающая кость, изнашивается или деградирует. Эти процессы вызывают воспаление: припухлость, покраснение, боль, приводя к ограничению подвижности сустава.
Причины
Артроз плечевого сустава вследствие дегенеративных возрастных изменений ткани чаще всего встречается у людей в возрасте от пятидесяти лет и старше.
У более молодых людей причиной артроза плечевого сустава может быть старая травма, например, внутрисуставной перелом или вывих плеча, изменения тканей по причине длительных физических нагрузок высокой интенсивности у спортсменов и людей физического труда. Такого рода артрозы относятся к посттравматическим.
Кроме того, артроз плечевого сустава может быть врожденным и наследственным.
К артрозу плечевого сустава также ведут гормональные нарушения, нарушения обмена веществ, несбалансированное питание, в особенности, — сопровождающиеся избыточным весом.
В группу с повышенным риском возникновения артроза плечевого сустава можно включить: людей старшего возраста (старше пятиддесяти лет), грузчиков, штукатуров, спортсменов (особое внимание следует уделять юным тяжелоатлетам), строителей.
Артроз плечевого сустава: симптомы
 Основным симптомом артроза плечевого сустава является боль в плече, боль при отведении руки назад. Больные чаще всего жалуются на боль во время движения плечом и после такого движения. Боль может возникать во время бодрствования и продолжаться во время сна.
Основным симптомом артроза плечевого сустава является боль в плече, боль при отведении руки назад. Больные чаще всего жалуются на боль во время движения плечом и после такого движения. Боль может возникать во время бодрствования и продолжаться во время сна.
Для артрозов характерно нарушение двигательной функции конечностей, не является исключением и артроз плечевого сустава. Одним из главных симптомов артроза плечевого сустава является его ограниченная подвижность. Больной испытывает трудности при самостоятельном движении рукой, или когда кто-то двигает руку больного. Движение может сопровождаться щелчками и хрустом в суставе.
Среди симптомов артроза плечевого сустава также отмечается образование костных выступов (шпор, остеофитов), представляющих собой наросты на поверхности кости. Костные выступы травмируют окружающие ткани (кости, сухожилия, связки, мышцы, нервы) и могут приводить к сильным болям, раздражению, нарушению подвижности.
Диагностика
При диагностике артроза плечевого сустава врач изучает историю болезни пациента и проводит осмотр, во время которого оцениваются болевые ощущения, подвижность сустава, изучаются признаки изменений в окружающих тканях. Диагностика может сопровождаться назначением рентгеновских исследований или МРТ, анализов крови (в основном для того, чтобы исключить ревматоидный артрит и другие заболевания), забором синовиальной жидкости (суставная смазка) для анализа.
Артроз плечевого сустава: степени
Различают три степени артроза плечевого сустава:
- Артроз плечевого сустава 1 степени. Дегенеративные изменения проявляются в незначительной мере. Боль возникает в основном под нагрузкой, при длительных однообразных движениях плечом. Как правило, на данном этапе пациенты не обращаются за лечением, считая возникающий дискомфорт следствием работы, перенапряжения. При диагностике существенных изменений тканей не наблюдается. Изменения, как правило, сводятся к снижению эластичности хрящевых структур.
- Артроз плечевого сустава 2 степени. При диагностике изменения тканей более выражены, отмечается воспаление синовиальной оболочки, щелчки и хруст в плечевом суставе, ограничение подвижности сустава, потеря эластичности и истончение хрящевых структур. Боль и в плечевом суставе заставляют пациента обращаться к врачу за лечением.
- Артроз плечевого сустава 3 степени. Ярко выражены внешние проявления — деформация плечевого сустава и его тугоподвижность. Артроз плечевого сустава 3 степени встречается редко и является следствием несвоевременного обращения за врачебной помощью. В качестве лечения на данном этапе чаще всего применяются хирургические методы.
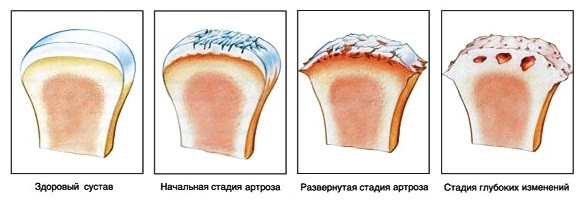 |
| Здоровый сустав и и его изменения при артрозе |
Лечение
Лечение артроза плечевого сустава, как и лечение других заболеваний опорно-двигательного аппарата, чаще всего начинается консервативными методами, оно включает в себя:
 Снижение нагрузки на плечевой сустав. Предполагается, что пациент должен поменять обычные паттерны движения рукой и плечом при выполнении повседневной деятельности. Например, для пациента может быть предпочтительнее ношение одежды с застежкой «молнией», чем одежды, надевающейся через голову. Или во время сушки волос пациенту будет лучше использовать стационарный фен вместо ручного.
Снижение нагрузки на плечевой сустав. Предполагается, что пациент должен поменять обычные паттерны движения рукой и плечом при выполнении повседневной деятельности. Например, для пациента может быть предпочтительнее ношение одежды с застежкой «молнией», чем одежды, надевающейся через голову. Или во время сушки волос пациенту будет лучше использовать стационарный фен вместо ручного.- Иммобилизация плечевого сустава. Применение иммобилизации при артрозе плечевого сустава оправдано в течение короткого периода времени. Данный вид лечения позволяет снизить боль. Вместе с тем, длительная иммобилизация ведет к ослаблению связок, что еще более усугубляет проблемы.
- Прием нестероидных противовоспалительных препаратов, например, ибупрофена или аспирина, которые снизят воспаление и боль. При лечении любыми фармакологическими препаратами необходимо проконсультироваться с лечащим врачом.
- Использование влажного тепла/пара. Лечение может проводиться в условиях влажной (русской) бани, при этом не обязательно находиться в парной длительное время — вполне достаточно сеансов продолжительностью пять-десять минут. Нельзя применять данный метод лечения в острой фазе заболевания.
- Аппликация льда на плечо. Лед накладывается на плечо на двадцать минут два или три раза в день, это способствует снижению воспаления и боли в плече. В отличие от влажного тепла лечение ледяными аппликациями можно и нужно применять в острой фазе болезни.
- Прием лекарственных средств по назначению врача, например, гормональных препаратов. Необходимо учитывать, что применение гормональных (стероидных) препаратов возможно лишь в случае крайней необходимости, так как такое лечение зачастую приносит больше вреда, чем пользы. Исследования показали, что лечение инъекциями кортизона и приемом противовоспалительных препаратов при артрозе оказывает только временный эффект, по прошествии которого боль в поврежденных суставах возвращается и становится сильнее.
- Физиотерапевтические процедуры на плече по назначению врача: лечение ультразвуком, лазером, УВЧ-терапия.
- Выполнение упражнений лечебной физической культуры (ЛФК), направленных на восстановление подвижности сустава плеча. Физиотерапия и ЛФК помогают восстановить силу и подвижность плеча. Это лечение должно применяться комплексно с другими видами лечения, так как физиотерапия и ЛФК могут вызывать перенапряжение связочного аппарата, в результате чего окружающие мышцы спазмируются, болят, а плечо начинает работать неправильно. Хорошие результаты достигаются при комбинированном лечении, когда физиотерапия и ЛФК совмещаются с остеопатией.
Если консервативные методы лечения не помогают, пациенту может быть предложено хирургическое лечение. В этом случае необходимо отметить наличие рисков и вероятность осложнения, к которым относятся инфекции, непереносимость анестезии, врачебные ошибки и другие. К хирургическим методам относятся:
- Замена плечевого сустава (полное эндопротезирование плечевого сустава). В данном случае плечевой сустав полностью заменяется протезом.
- Замена головки плечевой кости или кости руки (гемиартропластика). Вариант частичного протезирования.
- Удаление небольшой части кончика ключицы (артропластика). Этот вариант является наиболее распространенным. После удаления кончика кости, пространство заполняется рубцовой тканью.
Возможно применение остеопатического лечения. Остеопатия использует комплексный подход и не ограничивается только больным органом.
Артроз плечевого сустава: симптомы, диагностика и лечение
Что такое артроз плечевого сустава
Развитие артроза плечевого сустава вызывают дистрофичные изменения хрящевой и граничащей с ней костной ткани. Данная болезнь часто переходит в хроническую форму с усиливающимися симптомами: с течением времени возникает деформирование и стабильное расстройство функционирования руки.
Из-за микроскопических травм и воспалительных процессов хрящ становится тоньше, трескается, трещины постепенно заполняются отложениями солей. Все это разрушает ткань хряща. Данный процесс, начало которого человек может и не заметить, может проходить достаточно долго. Происходящие перемены, в результате которых структура кости становится плотнее и подвергается деформации, становятся причиной болевых ощущений в плече. Появление болевого синдрома – сигнал для обращения к врачу.

Лечение артроза плечевого сустава – длительный и непростой процесс. Только при неукоснительном соблюдении всех назначений врача можно добиться хорошего результата. По Международной классификации болезней (МКБ-10) этот недуг имеет код М19.91. В соответствии с данной классификацией после постановки диагноза вам окажут всю необходимую помощь.
Причины возникновения
Артроз плечевого сустава прогрессирует медленно, симптомы не сразу заметны, а явиться его причиной может:
- продолжительное плохое кровоснабжение сустава вследствие болезней сосудов, вызванных сахарным диабетом, атеросклерозом и варикозом;
- повреждение плечевого сустава, которое вызвало его деформацию и воспаление;
- профессиональная деятельность, которая предполагает постоянные большие нагрузки на руки, например, у грузчиков и рабочих строительных специальностей;
- приобретенное или врожденное повреждение сустава; сюда же входят аномалии развития, вызванные дефицитом коллагена.
Также повышают вероятность того, что может развиться артроз, следующие обстоятельства:
- острые и хронические болезни, например, такие воспаления суставов, как артрит и синовит;
- малоподвижный образ жизни и, как следствие, избыток веса;
- наличие такого заболевания, как остеопороз;
- наличие хронических эндокринных или аутоиммунных болезней, например, подагры и красной волчанки;
- плохая генетика: если у отца или матери было диагностировано это заболевание, то и у детей опасность заболеть артрозом повышается;
- люди старшего возраста: у 80% пожилых людей, которым исполнилось 70 лет, наблюдаются возрастные изменения в плечевом суставе.

Симптомы артроза плечевого сустава
Как уже отмечалось выше, это заболевание развивается медленными темпами, и часто человек не замечает ничего, особенно в самом начале.
Свидетельствовать о том, что у человека артроз, могут такие признаки, как:
- Болевой синдром – первое, а иногда и единственное проявление этой болезни. В начале заболевания слабая боль возникает при физических нагрузках или когда человек не так повернул руку. Со временем боль становится сильнее, особенно в ночное время или при энергичных движениях руками. Болевые ощущения делаются все более выраженными при дальнейшем развитии артроза.
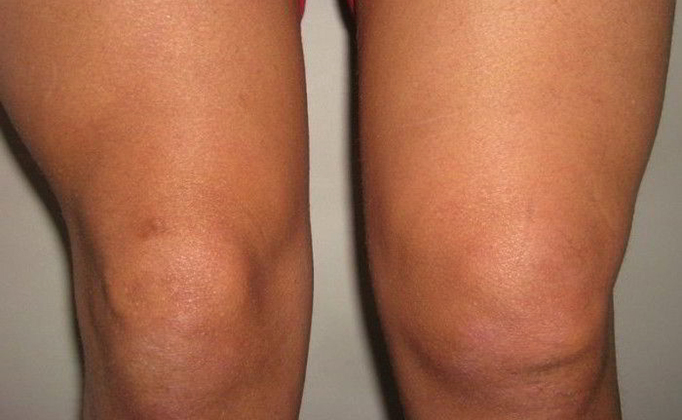
- Кожа на плече покраснела, сустав заметно опух. Наблюдается повышение температуры не только в месте пораженного участка, но и всего тела. Эти симптомы указывают на воспалительный процесс.
- Хруст и треск в суставе, возникающие как следствие отложения солей. В начале болезни звук очень тихий, но со временем сильный щелкающий хруст слышат даже окружающие люди.
- Если болезнь не лечить, то на суставе со временем вырастают костяные наросты, и он затвердевает.
- С течением времени пациент начинает испытывать болевые ощущения даже при выполнении такого простого движения, как например, расчесывание волос. Именно это врач просит выполнить, когда ставит диагноз артроз. Сложность возникает и при вращательных движениях рукой, а также при попытке отклонить руку назад. Если человек не начнет своевременно лечиться, это может привести к полной потере двигательной функции руки.

Если у вас появились болевые ощущения в плече, особенно если вы его ушибли или вывихнули, запишитесь на прием к врачу. Чем раньше начать лечиться, тем больший эффект это даст. Необходимо знать, что не у всех людей данная болезнь протекает с ярко выраженной симптоматикой.
Степени заболевания
Как развивается артроз плечевого сустава? Можно выделить 3 стадии процесса.
1 степень заболевания
Характеризуется небольшим изменением тканей сустава. Болевой синдром возникает при поднятии тяжелых предметов или когда человек совершает плечом одинаковые движения. Ткань хряща утрачивает свою эластичность, и, как следствие, она теперь может выдержать только незначительные нагрузки.
Если человек спал или рука долго была в состоянии покоя, больной не может двигать ей сразу же: он должен ее «разработать», начиная с медленных движений. Рентгеновское исследование также не показывает больших отклонений в тканях сустава. При напряжении отмечается воспаление плечевого сустава. Часто люди не видят ничего страшного в небольшом дискомфорте, возникающем в плече, приписывая это растяжению или большим нагрузкам. Это небрежное отношение может привести к плачевному результату.
2 степень заболевания
На этом этапе симптоматика посттравматического артроза выражена более ярко. В суставных тканях происходят значительные отклонения, хрящ все больше истончается, что приводит к появлению хруста, когда человек двигает рукой. Идет воспаление синовиальной оболочки.
При II степени страдают уже мениски и внутрисуставные связки. Это ведет к сокращению функции мышц, а в дальнейшем их может ждать полная атрофия. Чтобы этого не случилось, необходимо обратиться к врачу.
3 степень заболевания
Уже трудно не заметить отклонения в тканях плеча. Сустав имеет большую степень деформации, и человек фактически не может им двигать. Если не удастся остановить этот разрушительный прогресс, больному грозит полная неподвижность руки.
III степень плохо поддается лечению: здесь уже необходимо хирургическое вмешательство. Именно поэтому больному важно не упустить время и не довести болезнь до этой стадии. По статистике 3 стадию диагностируют достаточно редко. Разрушить хрящ так сильно могут только очень большие нагрузки на него.
Диагностика
Диагноз устанавливают после рентгенологического исследования сустава. В качестве вспомогательных методов могут быть назначены КТ (компьютерная томография) и МРТ (магнитно-резонансная томография). Кроме того, может быть назначен общий анализ крови. Ускорение СОЭ в общем анализе крови свидетельствует об активности воспалительного процесса.
Лечение
Лечить артроз начинают исходя из того, какую степень заболевания диагностирует врач. Если это начальная стадия, то хороший эффект могут дать и физиотерапевтические методы лечения. Если же время упущено и болезнь находится на последней стадии, то врач предложит хирургическую операцию по пересадке плечевого сустава.
Для облегчения боли обычно назначают медикаментозные обезболивающие средства из следующих категорий:
- Для блокирования воспаления прописывают прием НПВП, например, «Ибупрофена».
- Для восстановления хрящевой ткани и уменьшения боли, а также для остановки дальнейшего развития болезни показан прием хондропротекторов, например, «Доны».
- Для ослабления болевого синдрома необходимо принимать как анестезирующие средства, так и анальгетики.
- Для избавления от спазмов мышц и нормализации структуры суставной ткани нужен прием миорелаксантов, например, таких, как Сирдалуд, Мидокалм.
- Для повышения микроциркуляции тканей сустава назначают разные лекарственные средства.
- Для курса лечения также необходим прием витаминных комплексов и коллагена.
Физиотерапия делает медикаментозное лечение более эффективным. Обычно назначаются такие процедуры, как лечение холодом, массаж, иглотерапия, лечебные и грязевые ванны, примочки, лазеротерапия, магнитотерапия. При поздней диагностике заболевания врач предлагает хирургическое вмешательство, чтобы заменить сустав протезом.

Гимнастика при артрозе плеча
При лечении этой болезни одно из обязательных условий – выполнять комплекс лечебных упражнений, которые можно делать и дома. Сначала по 5 минут ежедневно. Потом, понемногу прибавляя время, доводим продолжительность гимнастики до 20 минут в день.
Вот наиболее действенные, но в тоже время несложные упражнения для занятий:
- Покачивания рукой. Сядьте на стул, руку свесьте вниз и расслабьте. Произведите качающие движения рукой вперед — назад. Повторите 10 раз каждой рукой.
- Поднятие плеча. Сядьте на стул и, или вместе, или по очереди производите плечами следующие движения: приподнимайте и опускайте их. Сделайте 10 раз.
- Вращение плечами. Выполняйте круговые вращения плечами взад и вперед каждым по отдельности или двумя вместе. Повторите 10 раз.
Видео: гимнастика для плечевого сустава
Физиотерапия
Наряду с медикаментозным лечением и ЛФК очень часто, если нет противопоказаний, назначается комплекс физиотерапевтических процедур. С их помощью можно увеличить эффективность лекарств, даже назначив меньшую дозировку, и тем самым уменьшить побочное действие препаратов. Физиотерапию назначают при первых проявлениях артроза.
В основном, чтобы лечить артроз плечевого сустава, применяют такие методы физиотерапии, как:
- процедуры электрофореза;
- ультразвуковая терапия;
- магнитная и лазерная терапия;
- фототерапия.
Все эти процедуры благотворно воздействуют на организм: быстрее идет восстановление тканей, приходит в норму тонус сосудов, нормализуются кровоснабжение и лимфатическая система. Как следствие, улучшается метаболизм, сустав получает больше нужных питательных веществ, что повышает его износостойкость.

Массаж
Проведение массажных сеансов на плечевом суставе, как левом, так и правом будет более эффективно сразу после того, как были сделаны упражнения лечебной гимнастики. Осуществление этих процедур вместе способствует улучшению кровотока в суставе плеча и восстановлению хрящевой ткани.
Массаж возможен только при отсутствии острой боли и уменьшении воспаления.
Во время сеанса массаж делают не только на поврежденное плечо, но и на воротниковую зону и район предплечья.
Диета
В питании следует придерживаться следующих правил:
- Прием пищи должен быть частым, но питаться нужно небольшими порциями.
- Добавить в меню значительное количество молочных, рыбных и морепродуктов, так как в них содержится большое количество кальция, фосфора и коллагена.
- Не рекомендуется потреблять сладкие и мучные, а также жирные и соленые продукты.
- Потреблять минимальное количество соли.
- Вместо животного желательно употреблять молочные и растительные жиры.
- Больше есть свежие фрукты и овощи.
Голодание при артрозе противопоказано. Рацион питания должен включать продукты, с большим содержанием полезных веществ. Продукты, не приносящие организму никакой пользы, а иногда даже вредные для него, желательно уменьшить или исключить совсем.

Народные средства
В домашних условиях можно приготовить следующие компрессы и отвары, помогающие при лечении данного заболевания:
- Возьмите овсяные хлопья (1 столовую ложку с горкой) и налейте два стакана воды. Поставьте на огонь, доведите до кипения и варите 10 минут. Остудите немного полученную кашицу, чтобы не обжечь кожу, и положите ее на марлю. Приложите компресс на сустав, который болит. Оставьте на 1 час. Это процедура помогает снять боль.
- Компресс из соли помогает при воспалительном процессе. Растворите 50 гр. соли в 0,5 литрах воды. В данный раствор положите на 3 часа марлевую ткань. По истечении этого времени марлю достаньте, отожмите и нагрейте. Теплую ткань положите на больной сустав.
- Растирать пораженный сустав можно настойкой из девясила. 100 гр. высушенных корней этого растения залить 200 гр. водки и настоять. Смазывать больное место 5 раз за день. Применять каждый день. Она помогает улучшить кровообращение и снять болевой синдром.
- Лечебный отвар. Возьмите металлическую кастрюлю. Положите в нее ½ корня сельдерея, 3 корня петрушки и чуть-чуть черного перца. Налейте 3 стакана воды и доведите до кипения. Варите, не снимая крышку, 10 минут. Отвар надо пить 3 раза в день перед едой в течение 14 дней ежедневно.
Народные средства применяют как дополнительный метод в борьбе с артрозом плечевого сустава. Болезнь нельзя вылечить только с их помощью.
Имеются противопоказания, необходимо проконсультироваться со специалистом.
© 2018, Голуб Олег Васильевич. Все права защищены.
Артроз плечевого сустава | Всё о суставах
- Артроз плечевого сустава причины
- Артроз плечевого сустава симптомы
- Артроз плечевого сустава лечение
- Гимнастика при артрозе плечевого сустава
 Артроз плечевого сустава
Артроз плечевого сустава
Заболевания опорно-двигательного аппарата, а именно суставов, все чаще встречаются в практике медицинских специалистов. На сегодняшний день существует тенденция омоложения этих заболеваний, среди которых участились случаи артроза. Артроз представляет собой хроническое заболевание, сопровождающееся дегенерацией и изнашиванием хрящевой ткани с нарастающим прогрессированием. При этом хрящевая ткань видоизменяется, превращаясь в костную ткань с бесчисленными костными отростками, которые препятствуют естественным двигательным функциям сустава.
Артроз плечевого сустава – одна из форм артроза, при которой поражению подлежит плечевой сустав.
Главной причиной, провоцирующей развитие артроза, которую установили медики на сегодняшний день, является изменения в метаболизме с нарушением питания хрящевых и эластичных тканей сустава.
Артроз, поражающий плечевой сустав, все чаще статистически встречается, поскольку терпит избыточные нагрузки на область плеча, может подвергаться травматизации (провоцируя посттравматический артроз плечевого сустава), нежелательным возрастным изменениям в тканях, инфекциям, что приводит к заболеванию. Помимо этого сама хрящевая ткань не имеет сосудистой сетки, которая бы питала ткани, поэтому, если в организме происходит сбой метаболизма, то может возникнуть артроз плечевого сустава.
Наиболее часто поражает это заболевание в возрасте от 55 до 64 лет. Дело объясняется в замедлении обмена веществ, а также уменьшением скорости регенерации хрящевой и эластичной ткани в суставе. В результате постоянной двигательной активности руки, ткани начинают атрофироваться и дегенерировать, заменяясь на костную с отростками. Заболевание артроз плечевого сустава требует своевременной диагностики, ведь симптомы дают о себе знать в виде болезненных ощущений, скованности в плече и хрусте, — главное не игнорировать эти изменения. Своевременное оказание терапии может замедлить прогрессировавшие заболевания, поможет достичь ремиссии и надолго сохранит функции плечевого сустава. В противном случае, заболевание грозит множеством последствий: быстрой утомляемостью руки, снижением двигательных возможностей сустава, деформацией и даже инвалидностью с потерей трудоспособности.
Артроз плечевого сустава причины
 Возраст — одна из причин артроза
Возраст — одна из причин артроза
Говоря о причинах, спровоцировавших заболевание, необходимо учитывать форму болезни артроза, ведь деформирующий артроз плечевого сустава и, например, посттравматический могут вызываться разными факторами. Однако в целом, специалисты выделяют несколько факторов, которые могут стать причиной появления этого серьезного недуга. Главными из них являются:
- Возраст. Как было сказано выше, наиболее часто заболеванию подвержены пожилые люди. Причина в том, что хрящевые ткани не получают достаточного питания, а также теряют естественный уровень обновления, помимо этого сказывается природное изнашивание хряща, что ведет к заболеванию. Артроз плечевого сустава лечение: препараты медикаментов и физиотерапия – это основные методы терапии для пожилых людей, однако отказ от лечебных физических упражнений крайне нежелателен даже в этом возрасте.
- Травмы. В наибольшую категорию риска попадают спортсмены, занимающиеся видами спорта, которые требуют активности плечевого сустава, например, хоккеисты, теннисисты, игроки в гольф, а также боксеры и т.д. Подобные причины провоцируют посттравматический артроз. Посттравматический артроз плечевого сустава лечение требует комплексного, с активным приемом хондропротекторов – восстановителей хрящевой ткани, а также с соблюдением режима умеренных нагрузок.
- Наследственная предрасположенность.
Статистически доказано, что заболеванию в большей мере подвержены люди, в чьей семейной истории уже встречалась болезнь.
- Врожденные аномалии в плечевом суставе. Подобные нарушения могут привести к изначальной атрофии суставного хряща. По статистике, такие аномалии повышают риск появления артроза в среднем в 8-мь раз.
- Избыточный вес и ожирение. Избыточная масса тела увеличивает нагрузки на сустав, что приводит хрящевые ткани к более быстрому изнашиванию, поэтому важно соблюдать питание при артрозе плечевого сустава.
- Различные эндокринные заболевания и нарушения в щитовидной железе. Могут стать причиной появления сахарного диабета, а также нарушения метаболизма. Сахарный диабет – заболевание, которое очень часто развивает болезни опорно-двигательного аппарата, не только артроз, но также может провоцировать подагру, артриты, синовиты и многие другие. Поскольку нарушает естественное питание в мягких тканях сустава, развивая в них воспалительные процессы.
- Интенсивная и длительная нагрузка на сустав. Встречается у работников на конвейере, грузчиков и т.д., поскольку сустав всегда активен и нагружен, хрящевые ткани испытывают трение от костей, в результате чего происходит быстрое их изнашивание.
Артроз плечевого сустава симптомы
Признаки артроза плечевого сустава проявляются постепенно, могут иметь скрытый характер или проявляться незначительно, поскольку хрящевая ткань разрушается медленно, имея хронический характер. Выраженность симптоматической картины во многом зависит от стадии, на котором в данный момент находится заболевание, поэтому важно не игнорировать любые негативные изменения, связанные с плечом, своевременно обращаясь за помощью к медикам.
Незначительные признаки изменений также объясняются отсутствием в хряще нервных тканей и кровеносных сосудов, которые бы смогли дать выраженную острую боль. Главным признаком начала развития болезни являются болевые ощущения, сначала не слишком выраженные, а также чувство дискомфорта, которые со временем усиливаются и превращаются в скованность. Симптомы артроза плечевого сустава стоит рассматривать в зависимости от стадий болезни, которых ныне выделяют три:
- Артроз плечевого сустава 1 степени. Пациент может ощущать умеренную боль, которая возникает после нагрузок на сустав, а в состоянии покоя или после отдыха болевая симптоматика исчезает. Также можно ощущать скованность в плече, особенно в утренние часы после сна, которая по мере двигательной активности проходит. Главный симптом, который позволяет отличить артроз от артрита, вне зависимости от того, какой сустав был поражен – это утренняя скованность и уменьшение угла сгибания и разгибания.
- Артроз плечевого сустава 2 степени. Болевая картина более выражена, боль уже не проходит после отдыха и часто беспокоит пациента в состоянии покоя. Наблюдается сильная скованность в суставе, однако хруста при движении не наблюдается. На этой стадии может возникнуть артрит артроз плечевого сустава, вызванный нарушениями в тканях с последующим воспалением сустава, что дополнительно усугубляет ситуацию. Однако на этой стадии еще нет видимых анатомических изменений в плечевом суставе. Поэтому лечение назначают консервативное, а не радикальное: физические упражнения, медикаментозные препараты с мазями, интенсивный курс физиотерапевтических процедур.
- Артроз 3 степени плечевого сустава. Наиболее сложная форма, которая не поддается консервативной терапии и часто требует радикального лечения в виде хирургического вмешательства. Болевые ощущения на этой стадии сильные, могут возникать прострелы, часто наблюдается «боль на погоду», пробуждения в ночное время. При движениях характерен хруст из-за разросшихся остеофитов. Плечо подвергается деформации. Деформирующий артроз плечевого сустава лечение предполагает с помощью операции, чтобы избежать инвалидности. Анатомически в суставе происходит сужение просвета суставной щели, а также разрастание остеофитов – костных отростков, практически полная дегенерация хряща. Хирургия же дает возможность избежать инвалидности благодаря эндопротезирования. В этом случае деформированный сустав заменяется специальным протезом, которые служат десятки лет.
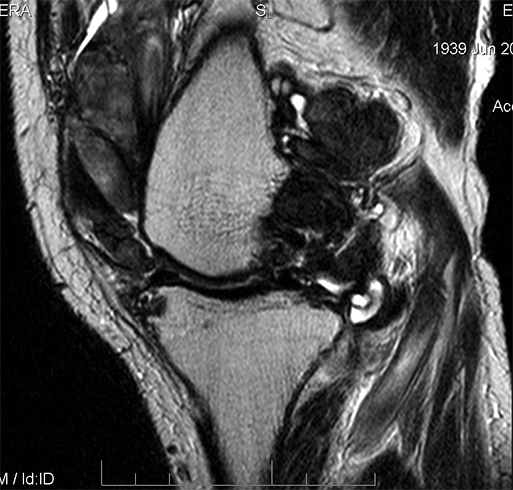
 МРТ плечевого сустава
МРТ плечевого сустава
Если в плечевом суставе слышен хруст, отмечаются боли, наблюдается тугоподвижность, быстрая утомляемость сустава после нагрузок – это служит серьезным поводом для обращения к врачу для немедленной диагностики. Диагностика и распознавание этого недуга – довольно сложный процесс, так как артроз часто имеет схожую с другими заболеваниями сустава симптоматическую картину, например, с псориатическим, ревматоидным или реактивным артритом, а также синовитом, бурситом, подагрой и т.д.
Поэтому, прежде чем прописывать лекарство от артроза плечевого сустава, исследуют анализ крови пациента. При артрозе в составе крови увеличиваются антитела, которые борются с воспалением, что может и служить поводом к подозрению на артроз. Также пациента направляют на рентгенографию. Артроз плечевого сустава фото с рентгенографии может показать истощение хрящевой ткани и костные наросты. Также эффективно УЗИ и МРТ, которые способны показать состояние и костных, и хрящевых и связочных тканей, чтобы точнее установить стадию заболевания и ее тип.
В большинстве случае стоит прибегать именно к УЗИ и МРТ, так как они дают более полную картину о всех составных частях сустава и их тканях, а также позволяют выявить наличие сопутствующих недугов плечевого сустава, например, ревматоидного артрита или подагры, которые нередко сопровождают артроз.
Артроз плечевого сустава лечение
При постановке диагноза «артроз в плечевом суставе», пациента сразу начинает волновать вопрос о том, как вылечить артроз плечевого сустава. Терапия будет зависеть от типа заболевания, а также от стадии, на котором оно находится. Однако существуют основные принципы лечения, которые позволяют замедлить ход течения недуга.
Артроз плечевого сустава лечение требует комплексное с использованием всех известных консервативных способов борьбы с заболеванием. Для поздней стадии назначается радикальная терапия – хирургическое вмешательство с операцией.
Также для терапии характерна пролонгированность (длительность) и системность. Лечение также преимущественно проводится в амбулаторных условиях с использованием медикаментов.
Методы лечения артроза плечевого сустава
Медикаментозное лечение артроза плечевого сустава направлено на снятие болевого синдрома, а также активное восстановление хрящевой ткани. Поэтому в первую очередь назначаются нестероидные противовоспалительные препараты, которые борются с воспалением ткани, замедляют разрушение хряща и воспаление синовиальной сумки сустава. Они эффективны для снижения боли. Среди таких медикаментов можно назвать мелоксикам, аэртал, кетанов, нимесил, нимесулид и т.д. Артроз плечевого сустава лечение медикаментами хондропротекторами – это способ замедления разрушения хряща, ускорения его регенерации. Именно эти препараты помогают устранять не симптомы, а причину развития заболевания. Среди них: хондроитинсульфат, румалон и структум. В том случае, если артроз находится на третьей стадии с выраженной болевой симптоматикой, то пациенту назначаются уколы при артрозе плечевого сустава для экстренного снятия болей и спазмов в мышцах. Основой для таких уколов служит новокаин.
Нередки случаи, когда терапевты рекомендуют применять особые внутрисуставные инъекции. Они также стараются устранить непосредственно причину заболевания (изнашивание хряща и воспаление в суставе). К таким инъекциям относят дексаметазон, кортикостероиды, гидрокортизон и тому подобные средства.
 Грязевые аппликации при артрозе
Грязевые аппликации при артрозе
В качестве локального воздействия нередко назначают противовоспалительные и разогревающие мази, например, фастум гель, диклофенак, вольтарен гель и т.д. Важно помнить, что мазь при артрозе плечевого сустава способна впитывать кожным покровом лишь в незначительной мере – 5-7% поглощается кожей, поэтому мази служат вспомогательными методами в борьбе за приостановление заболевания. Поэтому методы лечения артроза плечевого сустава должны охватывать целый комплекс из упражнений, физиотерапии и соблюдения диеты. Лечение артроза плечевого сустава лекарства и мази – это лишь одна составляющая выздоровления.
Действенным методом борьбы с артрозом являются комплекс физиотерапевтического лечения. Физиотерапия при артрозе плечевого сустава включает:
- Волновую терапию;
- Магнитную терапию;
- Электрофорезы;
- Лечение специальными тепловыми аппликациями;
- Боратерапию.
Все эти методы направлены на восстановление микроциркуляции в мягких тканях сустава, нормализации питания хряща, восстановления эластичности связок, улучшении оттока лимфы, крови и выделения синовиальной жидкости. Также это позволяет увеличить мышечный тонус, благодаря чему сустав лучше переносит более интенсивные нагрузки. Это существенно позволяет замедлить дегенерацию хряща и разрушение сустава. Особенно эффективен электрофорез и магнитная терапия, которые воздействуют на глубокие ткани сустава и все его составные части, например, терапия с помощью тепловых аппликаций не будет давать столь положительного эффекта, так как воздействует на более поверхностную ткань и эпителий.
Артроз плечевого сустава диета – еще один действенный способ замедлить прогрессирование болезни. Здоровый образ жизни должен войти в привычку у таких пациентов, прежде всего, следует отказ от алкоголя, табака, а затем идет корректировка рациона. Питание должно содержать минимум солей, острой и жареной пищи, рацион должен основываться на белках животных и растительных, должен включать обилие фруктов и овощей.
Артроз плечевого сустава лечение народное лечение – это то, к чему нередко прибегают пациенты, пострадавшие от данного недуга.
Важно не злоупотреблять народными средствами медицины и детально консультироваться с врачом при таком типе терапии.
Как правило, для лечения избирают различные медово-спиртовые или перцовые компрессы, которые способны ускорить микроциркуляцию, кровоток и нормализовать ток лимфы в области сустава. Однако такие методы проводят в комплексе с ЛФК при артрозе плечевого сустава.
Гимнастика при артрозе плечевого сустава
 ЛФК при артрозе плечевого сустава
ЛФК при артрозе плечевого сустава
Отдельно стоит оговорить необходимость систематического и постоянного выполнения специальных ЛФК упражнений, которые бы помогли замедлить развитие артроза и разрушение хряща. Комплекс гимнастических методов преследует ряд задач, которые помогают восстановить сустав:
- Нормализация питания всех тканей сустава, восстановление микроциркуляции;
- Нормализация метаболизма;
- Повышение эластичности связок плечевого сустава;
- Укрепление мышц сустава.
Зарядка при артрозе плечевого сустава должна состоять из нескольких подходов, нагрузки при этом должны быть умеренными с последующим нарастанием интенсивности упражнений. Нагрузку следует прекратить, если в плече ощущается в момент выполнения упражнений резкая боль. Выполнять упражнения следует с самого утра и повторять «заходы» продолжительностью в 7-10 минут. Упражнения при этом должны состоять из вращательных движений плеча, сгибательных. Многие упражнения рекомендуется выполнять лежа на спине, без использования гантелей. Желательно перед физическими упражнениями наносить на область плеча мази. Артроз плечевого сустава лечение мазями поможет разогреть мышечную ткань и сделать связки более эластичными, что повысит выносливость сустава, увеличит кровообращение и подготовит мышцы к нагрузке.
Артроз плечевого сустава лечение отзывы – это частый запрос в поисковых системах от пациентов, страдающих недугом. При этом все они стремятся найти универсальный, быстрый и легкий путь к выздоровлению. Однако, к сожалению, артроз – не то заболевание, которое удается быстро излечить, более того, полное излечение не возможно. Но те пострадавшие, которые вовремя скорректировали свой образ жизни, рацион питания, устранили вредные привычки, подверглись интенсивному медикаментозному, ЛФК и физиотерапевтическому курсу – сохраняют здоровье плечевого сустава и полную работоспособность.
Поэтому основное правило выздоровление – соблюдение всех рекомендаций медицинских экспертов и периодическая диагностика течения заболевания.
Артроз плечевого сустава: причины, симптомы, диагностика, лечение
Плечевой сустав – это самый подвижный сустав тела человека.
 
Но нет ничего вечного, поэтому и с ним могут произойти некоторые «неприятности».
Артроз плечевого сустава – это заболевание плечевого сустава хронической формы, которое имеет свойство прогрессировать, если вовремя не начать лечение.
  При этом заболевании хрящ и костная ткань, которая к нему прилегает, будут подвергаться дистрофическим изменениям.
 
По истечению некоторого времени сустав станет деградировать, на нем может появиться легкая шероховатость – это значит, что на хрящевых поверхностях появились отложения солей, знакомые в медицине, как остеофиты. Сами же изменения, а также проявления данного заболевание будут проявляться медленно.
 
Как уже и говорилось выше, течение артроза плечевого сустава – хроническое. Временное затишье может сменяться сильным обострением.
 |  |
Воспаление, которое происходит в синовиальных оболочках, а также тканях, которые окружают сустав и являются основной из причин болевых ощущений. В данном случае возможны покраснения, а также повышения температуры тела. Как известно, плечевой сустав – шаровидный и осуществлять движение может вокруг трех осей. При движении плечевого сустава участие принимают как мышцы плечевого пояса и плеча, так и груди/спины.
Симптомы артроза плечевого сустава

Подробнее…
Развиваться артроз плечевого сустава начинает у людей в возрасте после 45 лет. Происходит это из-за дегенеративных изменений, которые наблюдаются в человеческом организме со временем, другими словами – из-за старения. Эта стадия артроза называется первичной. Значительную роль в развитии заболевания играет то, какая у человека профессия, какие вредные/пищевые привычки он имеет, а также какой образ жизни ведет в целом.
Изначальной причиной того, что хрящ постепенно разрушается, конечно же, является недостаточность жидкости (смазки), также важную роль играют травмы, которым мог подвергаться сустав.
Проявить же себя артроз плечевого сустава может по-разному. Как правило, сначала появляются небольшие боли или же дискомфорт, в плече, когда оно, плечо, находится в определенном положении. После этого боль может на какое-то время стихнуть или же исчезнуть вовсе, но через некоторое время проявить себя снова, более того, болезнь начнет прогрессировать.
 
Боли, которые ощущает человек при плечевом артрозе – ноющие, тянущие. Стоит заметить, что болевые ощущения могут быть постоянными, а интенсивность их обостряться при наличии физических нагрузок или даже на погоду.
 
Иногда же протекание болезни может быть вызвано только резкими болями, если была значительная физическая нагрузка. В состоянии же покоя, сустав беспокоить не станет.
Стоит также заметить, что сама локализация данного заболевания также может быть различной: это могут быть боли по всему плечу, а нередко даже в руке, локоть может ныть, колоть, а также могут побаливать спинные мышцы со стороны поражения, или же просто болеть конкретно сам сустав.
Как следствие, следует некое ограничение в движении сустава, а также закрепление болевого синдрома на хронических основах.
 
Сустав будет разрушаться с каждым днем все больше и больше, хрящ изменяться на рубец, а болевые ощущения – обостряться. Будьте готовы, что, не принимая мер, вы можете оказаться в ситуации, когда ваша рука станет подниматься лишь на 90º, а в последствии возможно полное ограничение в движениях.
Из всего вышеперечисленного, следует сделать вывод, что лечение при данном заболевании должно быть применено в обязательном порядке.
Лечение артроза плечевого сустава
Консервативное лечение заключает в себе применение препаратов, которые будут снимать воспалительные процессы, а также хондропротекторов. Естественно, придется ограничиться в нагрузках, а с помощью инъекции можно периодически восполнять суставную жидкость.
 
На начальном этапе лечения будет очень эффективна, так называемая, лечебная физкультура.
 
Как показали результаты некоторых исследований, очень эффективным будет применение Хондроитина сульфата и Глюкозамина сульфата – это современные препараты долгого действия, которые действуют против воспаления и замедляют сам процесс артроза.
Специалистами могут быть назначены также мази, которые будут содержать в своем составе Диклофенак. Конечно же, заниматься самолечением тут не к месту, поэтому будет лучше, если вы проконсультируетесь с врачом, который будет наблюдать вас и ваши возможные патологии, при этом назначая нужные препараты и дозы.
Но, консервативное лечение – это цветочки по сравнению с тем, что может стать последствием несвоевременного обращения в клинику. Известны случаи радикального лечения артроза плечевого сустава.
Радикальное лечение – это замена эпифиза плеча, а также сустава лопатки, которые, собственно, и образуют сустав, на металлические протезы. В случае если артроз перестает поддаваться лечению при помощи лекарственных препаратов, протезирование является наиболее оптимальным выходом из ситуации.
Кроме того, стоит отметить, что пожилым людям довольно часто ставят противопоказания в хирургическом вмешательстве, поэтому такие люди становятся жертвами «пожизненного лечения».
К слову говоря, первая операция по протезированию плечевого сустава была проведена не так уж давно – в 2009 году.
Если вы когда- либо переносили какие- либо серьезные травмы плечевого сустава, то вторичный артроз может не заставить себя ждать. Запомните, что после ударов, компрессий, одноразовых высоких нагрузок могут возникнуть довольно крупные дефекты поверхности хряща. Вторичный артроз вызовет уже более развернутую больничную картинку, нежели первичный. Как показывает статистика, вторичный артроз проявляется у молодых парней/мужчин. На такой стадии боль и ограничение в движениях может проявиться одновременно, при этом отвести руку больше, чем на 30º будет сложно, а постоянно сопровождающие боли будут незначительными.
Самым эффективным будет лечение именно в первый период, так как ткань еще будет способна регенерировать, а рубцовых изменений не будет наблюдаться. Но, как правило, артроз плечевого сустава достигает хронической формы, так как изначально боли незначительно ограничивают движение, а дискомфорт позволяет себя терпеть, поэтому и лечение начинается с существенным опозданием, подобное также характерно
Не забывайте о том, что если первый период болевых ощущений прекратился – это совершенно не значит, что вы избавились от болезни. Для того чтобы предотвратить последствия, нужно незамедлительно приступать к лечению.
Популярные виды лечения плечевого артроза
- лечение консервативным способом;
- оперативные методы;
- народные средства в лечении артроза;
- лечебная гимнастика.
Обращайтесь к помощи специалистов, если столкнулись с подобной проблемой. И не забывайте о том, что если вы обратитесь к специалистам поздно, прогрессирование болезни может привести к вмешательству хирургов. К слову говоря, об операции: после замены суставов на протез, качество жизни человека значительно улучшается, но есть и нюансы – такую операцию нужно будет повторять каждые 10 – 15лет.
Гимнастические упражнения для плечевого сустава
1. И.п. — стоя, руки опущены вдоль тела, ноги — на ширине плеч. Левую руку, не сгибая, поднять над головой, правую оставить в и.п. Сделать 2 энергичных маха руками назад; поменять положение рук на противоположное; снова сделать 2 энергичных маха. Выполнить упражнение 8-10 раз.
2. И.п. — стоя, руки опущены вдоль тела, ноги — на ширине плеч. Не сгибая рук, поднять их до уровня плеч. Выполнять круговые движения руками, чтобы были задействованы плечевые суставы. Делать это упражнение 1-1,5 мин.

Подробнее…
3. И.п. — стоя, руки опущены вдоль тела, ноги — на ширине плеч. Не сгибая рук,протянуть их перед собой и, заводя левую руку вправо, а правую влево, делать энергичные перекрестные движения. Сделать 12-15 таких движений.
4. И.п. — стоя на расстоянии 1 м от спинки стула, руки опущены вдоль тела, ноги — на ширине плеч. Нагибаясь корпусом вперед, взяться руками за спинку стула (ноги при этом остаются прямыми) и прогнуться грудью вниз. Вернуться в и.п. Выполнить упражнение 5-6 раз.
5. И.п. — стоя, руки опущены вдоль тела, ноги — на ширине плеч. Отвести руки в стороны до уровня плеч и крепко обнять себя за плечи. Вернуться в и.п. Выполнить упражнение 6-8 раз.
6. И.п. — стоя, руки опущены вдоль тела, ноги — на ширине плеч. Оставляя руки прямыми, поднять их над головой (будто делается взмах крыльями). Вернуться в и.п. Выполнить упражнение 8-10 раз.
7. И.п. — стоя, руки опущены вдоль тела, ноги — на ширине плеч. Левой рукой обпять правое плечо. Правой рукой взяться за левый локоть и энергично подтягивать левую руку к правому плечу. Вернуться в и.п. Выполнить упражнение 4-5 раз.
8. И.п. — стоя, руки опущены вдоль тела, ноги — на ширине плеч. Правой рукой обнять левое плечо. Левой рукой взяться за правый локоть и энергично подтягивать правую руку к левому плечу. Вернуться в и.п. Выполнить упражнение 4-5 раз.
9. И.п. — стоя, руки опущены вдоль тела, ноги — на ширине плеч. Не поднимая рук, соединить их позади себя (переплести пальцы) и, не сгибая в локтевых суставах, делать руками энергичные махи вверх. Сделать 6-8 таких махов.
10. И.п. — стоя, руки опущены вдоль тела, ноги — на ширине плеч. Сцепить руки перед собой (охватив пальцами одной руки запястье другой) и с усилием тянуть руки так, будто в стремлении их расцепить. Выполнять упражнение в течение 1 мин.

Гонартроз (артроз коленного сустава, остеоартроз коленного сустава, деформирующий артроз коленного сустава)— это дегенеративно-дистрофическое заболевание коленного сустава, характеризующееся прогрессивным разрушением хрящевой ткани, деформацией сустава и нарушением его функции. Гонартроз широко распространен среди пожилых пациентов, чаще им страдают женщины.
Подробнее…
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.


 Снижение нагрузки на плечевой сустав. Предполагается, что пациент должен поменять обычные паттерны движения рукой и плечом при выполнении повседневной деятельности. Например, для пациента может быть предпочтительнее ношение одежды с застежкой «молнией», чем одежды, надевающейся через голову. Или во время сушки волос пациенту будет лучше использовать стационарный фен вместо ручного.
Снижение нагрузки на плечевой сустав. Предполагается, что пациент должен поменять обычные паттерны движения рукой и плечом при выполнении повседневной деятельности. Например, для пациента может быть предпочтительнее ношение одежды с застежкой «молнией», чем одежды, надевающейся через голову. Или во время сушки волос пациенту будет лучше использовать стационарный фен вместо ручного. Боль в голеностопном суставе при ходьбе, лечение, диагностика и характер неприятных ощущений может быть разным. Негативные проявления формируются из-за различных травматических повреждений, поражений суставов и ряда иных факторов.
Боль в голеностопном суставе при ходьбе, лечение, диагностика и характер неприятных ощущений может быть разным. Негативные проявления формируются из-за различных травматических повреждений, поражений суставов и ряда иных факторов. Описание
Описание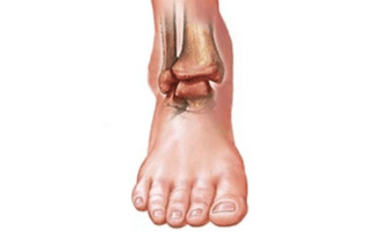 Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Описание
Описание Можно дать следующие советы.
Можно дать следующие советы.












 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »
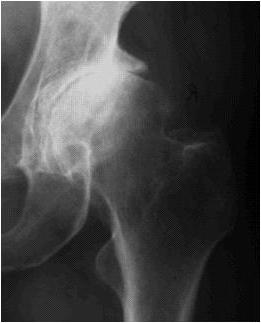
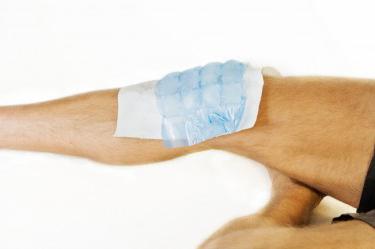
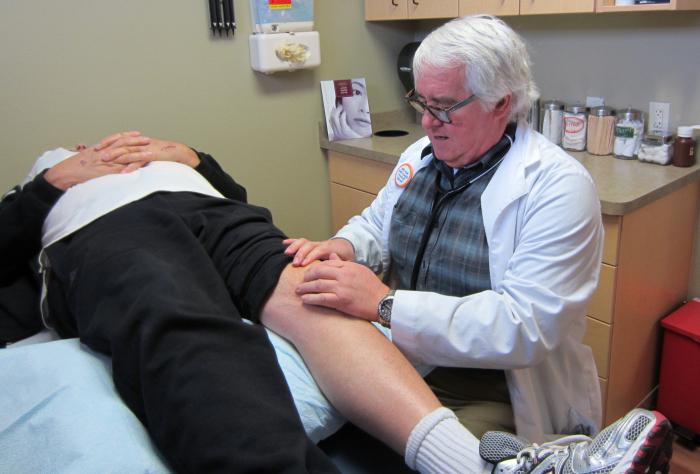
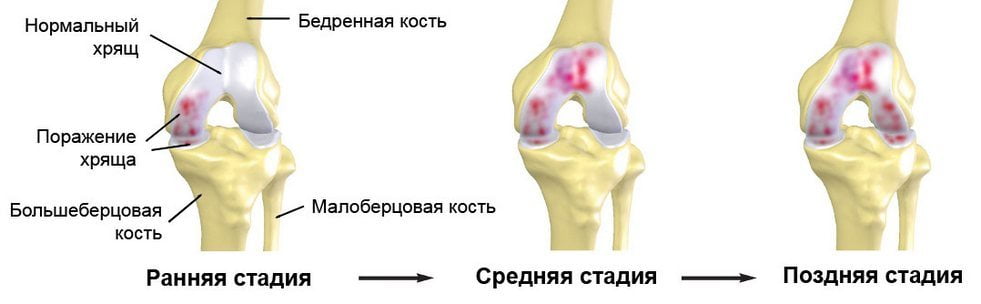



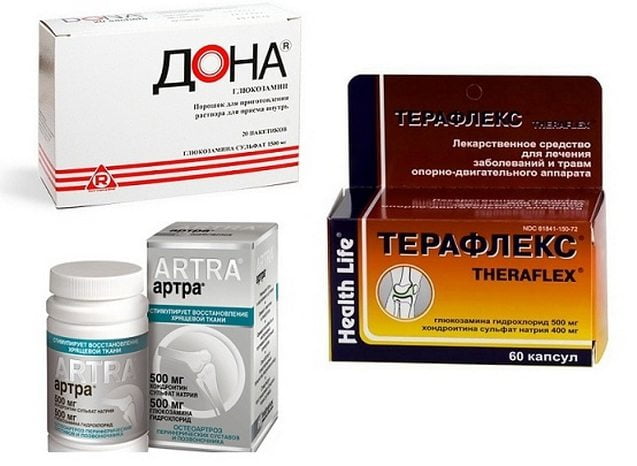
 Почему болят колени у пожилых
Почему болят колени у пожилых Артроз колена причиняет боль и деформирует ногу
Артроз колена причиняет боль и деформирует ногу Деформация колена
Деформация колена Медикаментозное лечение суставов
Медикаментозное лечение суставов Боли в коленях у пожилых людей — лечение грязевыми аппликациями
Боли в коленях у пожилых людей — лечение грязевыми аппликациями


 Критериями ОА коленных суставов, или гонартроза считаются:
Критериями ОА коленных суставов, или гонартроза считаются: Практически все пожилые пациенты с заболеваниями сердца и сосудов в качестве антиагрегантного средства получают ацетилсалициловую кислоту. Однако выяснено, что антиагрегантный эффект со временем может угнетаться.
Практически все пожилые пациенты с заболеваниями сердца и сосудов в качестве антиагрегантного средства получают ацетилсалициловую кислоту. Однако выяснено, что антиагрегантный эффект со временем может угнетаться.









 Критериями ОА коленных суставов, или гонартроза считаются:
Критериями ОА коленных суставов, или гонартроза считаются:

 С возрастом человек может столкнуться с воспалительным, инфекционным или дегенеративным заболеванием коленных суставов. Если болят ноги ниже колен при ходьбе у пожилых людей, причины такой симптоматики нужно принимать во внимание и стремиться устранить их.
С возрастом человек может столкнуться с воспалительным, инфекционным или дегенеративным заболеванием коленных суставов. Если болят ноги ниже колен при ходьбе у пожилых людей, причины такой симптоматики нужно принимать во внимание и стремиться устранить их.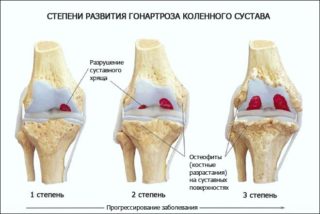 К дегенеративным заболеваниям приводят возрастные изменения колен: изнашивание суставов, разрушение хрящей, остеопороз.
К дегенеративным заболеваниям приводят возрастные изменения колен: изнашивание суставов, разрушение хрящей, остеопороз.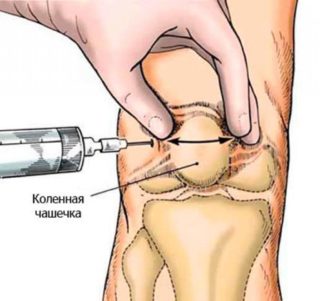


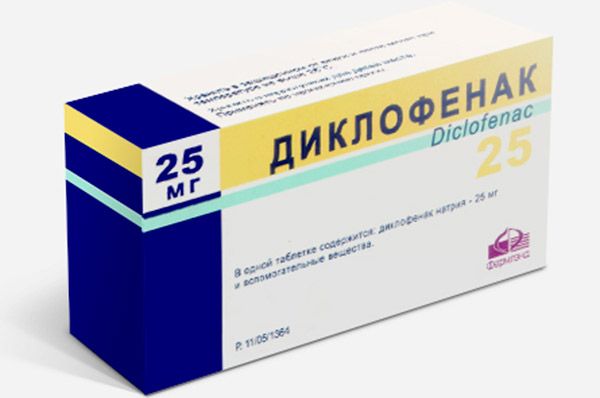



 При лечении патологий суставов нередко применяются Димексид и Дексаметазон, которые оказывают быстрый положительный эффект.
При лечении патологий суставов нередко применяются Димексид и Дексаметазон, которые оказывают быстрый положительный эффект. Димексид противопоказан при сахарном диабете.
Димексид противопоказан при сахарном диабете. Дексаметазон может спровоцировать чесночный аромат изо рта, дерматит, отечность тканей, в тяжелых случаях – аллергическую реакцию.
Дексаметазон может спровоцировать чесночный аромат изо рта, дерматит, отечность тканей, в тяжелых случаях – аллергическую реакцию.









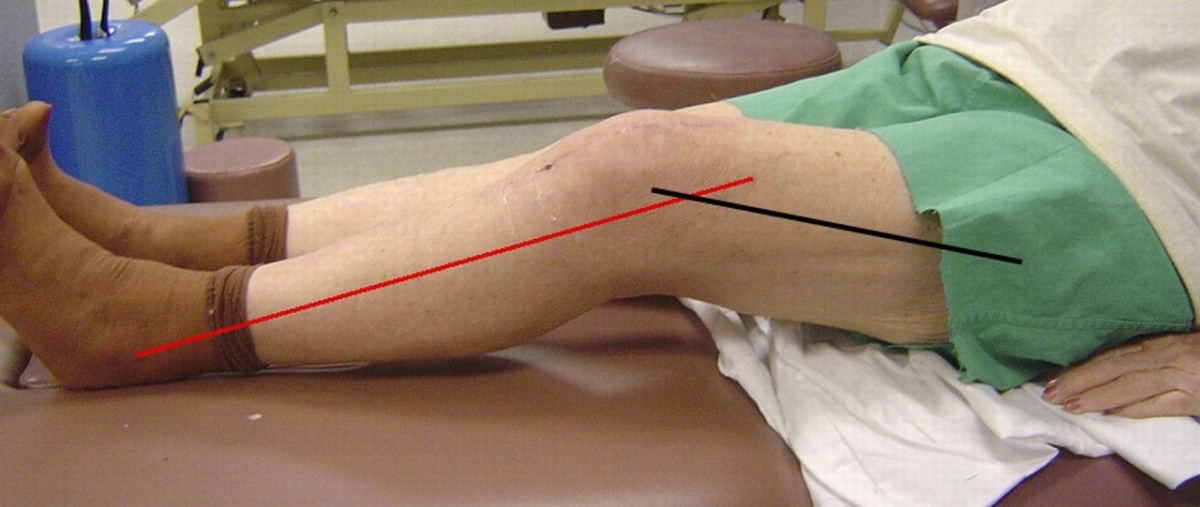








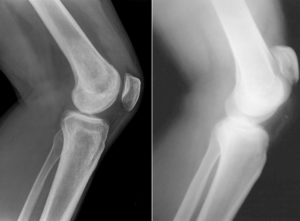



 Наиболее распространенной причиной тазобедренной невралгии является воспаление нервных окончаний, иннервирующих зону бедра, а также большого и малого таза. Женщины страдают от данной патологии чаще мужчин в силу специфических функций их организма – беременности и родов. При вынашивании младенца резко увеличивается нагрузка на тазовые кости и нижние конечности, а во время родовой деятельности неизбежно происходит расхождение тазовых костей, и при обратном схождении защемление нерва вполне возможно. Спровоцировать болезнь может интенсивная гормональная перестройка в менопаузе – климакс.
Наиболее распространенной причиной тазобедренной невралгии является воспаление нервных окончаний, иннервирующих зону бедра, а также большого и малого таза. Женщины страдают от данной патологии чаще мужчин в силу специфических функций их организма – беременности и родов. При вынашивании младенца резко увеличивается нагрузка на тазовые кости и нижние конечности, а во время родовой деятельности неизбежно происходит расхождение тазовых костей, и при обратном схождении защемление нерва вполне возможно. Спровоцировать болезнь может интенсивная гормональная перестройка в менопаузе – климакс.
 Зона таза и ТБС иннервируется большим количеством нервов, среди которых наиболее выделяются шесть основных:
Зона таза и ТБС иннервируется большим количеством нервов, среди которых наиболее выделяются шесть основных: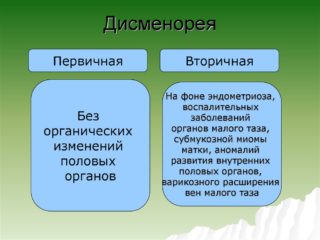 Иррадиация болевого синдрома в ногу или спину свидетельствует о защемлении седалищного нерва. При этом боль атакует человека при попытке переменить позу: встать, лечь, повернуться на бок.
Иррадиация болевого синдрома в ногу или спину свидетельствует о защемлении седалищного нерва. При этом боль атакует человека при попытке переменить позу: встать, лечь, повернуться на бок. Лабораторные анализы крови и мочи необходимы для выявления воспалительного процесса в организме. Установить точную локализацию и характер защемления нерва при тазобедренной невралгии помогут комплексные инструментальные методики обследования:
Лабораторные анализы крови и мочи необходимы для выявления воспалительного процесса в организме. Установить точную локализацию и характер защемления нерва при тазобедренной невралгии помогут комплексные инструментальные методики обследования: В комплекс физиотерапевтического лечения неврита ТБС входит массаж, мануальная терапия, иглоукалывание, лечебная физкультура, а также грязи, озокерит, парафин, водные процедуры. Терапия такой формы невралгии, как тазовый или пояснично-крестцовый плексит, встречающийся у представительниц прекрасного пола, зависит от ее этиологии. При инфекционной разновидности, представляющей собой осложнение гинекологических инфекций, лечение тазового плексита у женщин включает антибиотики, при травматическом и компрессионном, возникающем после родов, показано оперативное вмешательство с целью удаления сгустков крови, сдавливающих нервные сплетения в области малого таза.
В комплекс физиотерапевтического лечения неврита ТБС входит массаж, мануальная терапия, иглоукалывание, лечебная физкультура, а также грязи, озокерит, парафин, водные процедуры. Терапия такой формы невралгии, как тазовый или пояснично-крестцовый плексит, встречающийся у представительниц прекрасного пола, зависит от ее этиологии. При инфекционной разновидности, представляющей собой осложнение гинекологических инфекций, лечение тазового плексита у женщин включает антибиотики, при травматическом и компрессионном, возникающем после родов, показано оперативное вмешательство с целью удаления сгустков крови, сдавливающих нервные сплетения в области малого таза.











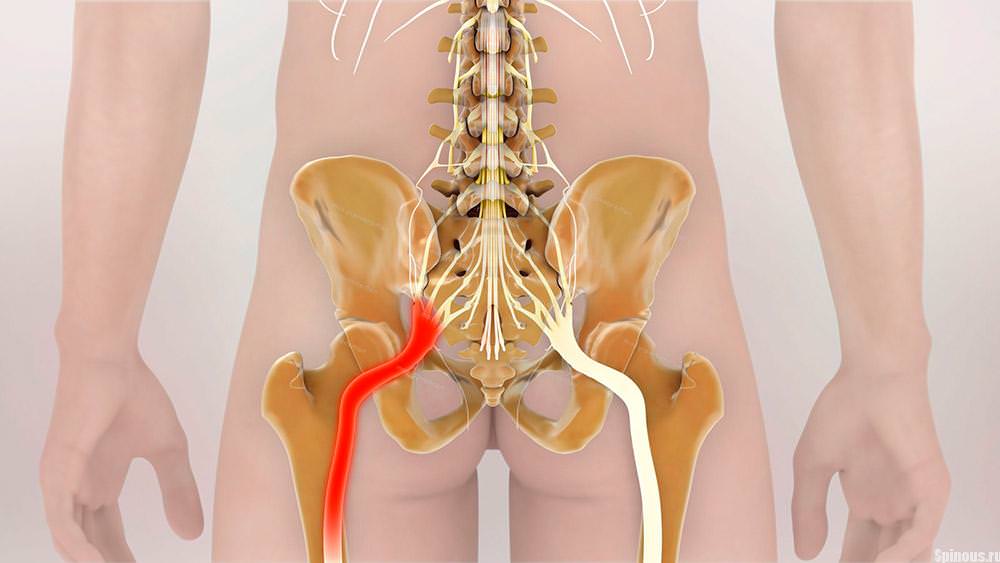

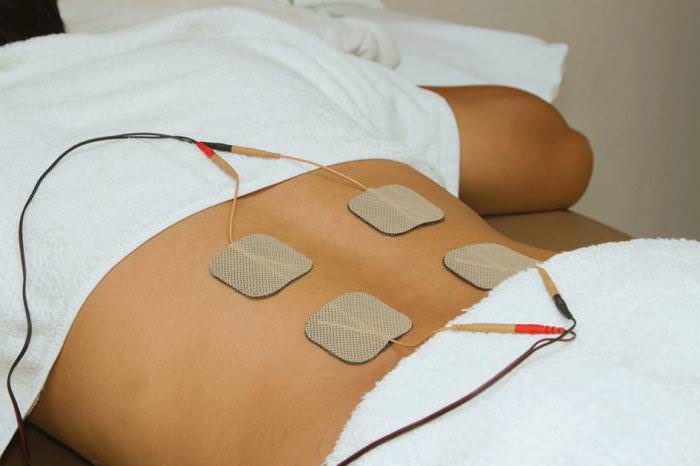
 Болезнь считается самой распространённой и сложной при поражении нервов.
Болезнь считается самой распространённой и сложной при поражении нервов. Причиной болезни может быть слабая подвижность.
Причиной болезни может быть слабая подвижность.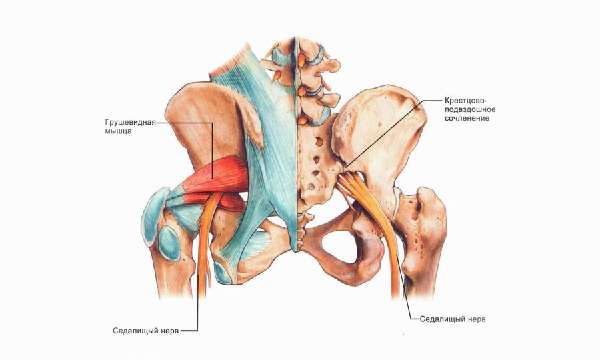 При заболевании может повреждаться седалищный нерв.
При заболевании может повреждаться седалищный нерв.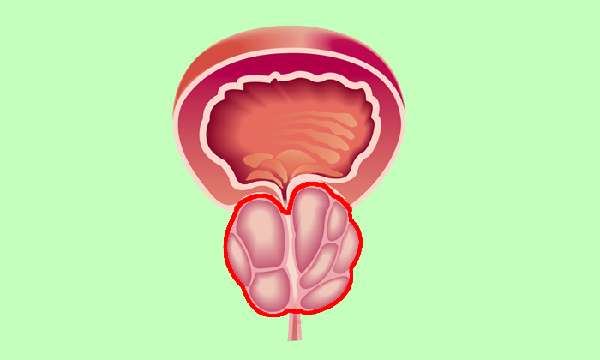 Болезнь часто протекает параллельно с простатитом.
Болезнь часто протекает параллельно с простатитом. Часто специалисты назначают при заболевании Нитроглицерин.
Часто специалисты назначают при заболевании Нитроглицерин. Лечение включает в себя электрофорез.
Лечение включает в себя электрофорез. Загрузка…
Загрузка…




 Костная анатомия плечевого сустава
Костная анатомия плечевого сустава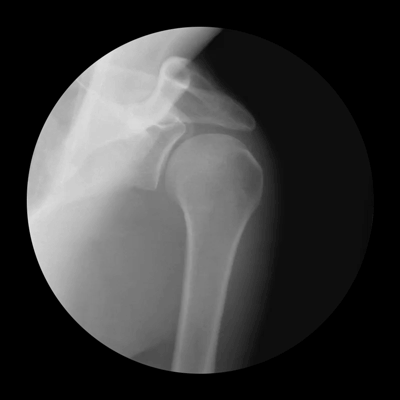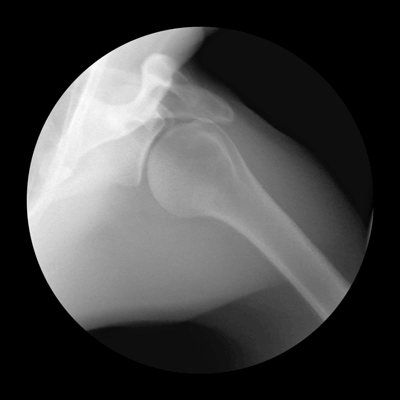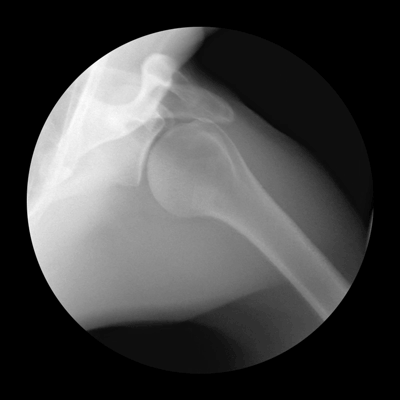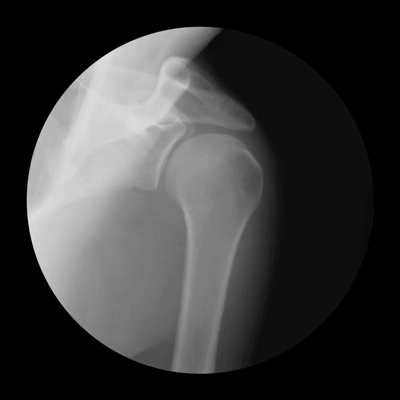
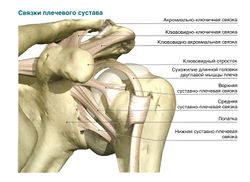 Связки плечевого сустава
Связки плечевого сустава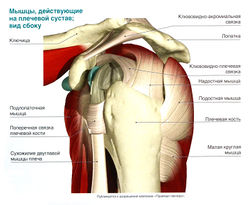 Мышцы плечевого сустава
Мышцы плечевого сустава

 Шаровидный плечевой сустав – одно из самых больших сочленений в человеческом организме.
Шаровидный плечевой сустав – одно из самых больших сочленений в человеческом организме. Нижние и средние связки наиболее часто подаются травмированию.
Нижние и средние связки наиболее часто подаются травмированию. Вращательная манжета играет ключевую роль в двигательной функции.
Вращательная манжета играет ключевую роль в двигательной функции. Анатомическое расположение артерий делает плечо травмоопасной зоной организма.
Анатомическое расположение артерий делает плечо травмоопасной зоной организма. Плечевое сочленение обеспечивает подвижность верхних конечностей.
Плечевое сочленение обеспечивает подвижность верхних конечностей. Болезнь развивается на фоне воспалительного процесса.
Болезнь развивается на фоне воспалительного процесса. Механическое повреждение плеча опасно дегенеративными изменениями в суставе.
Механическое повреждение плеча опасно дегенеративными изменениями в суставе. Аппаратные исследования установят степень повреждение суставной ткани.
Аппаратные исследования установят степень повреждение суставной ткани.
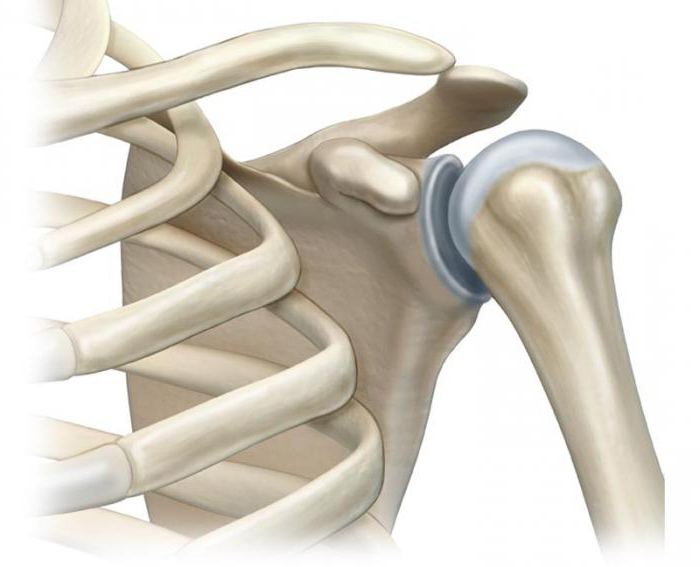
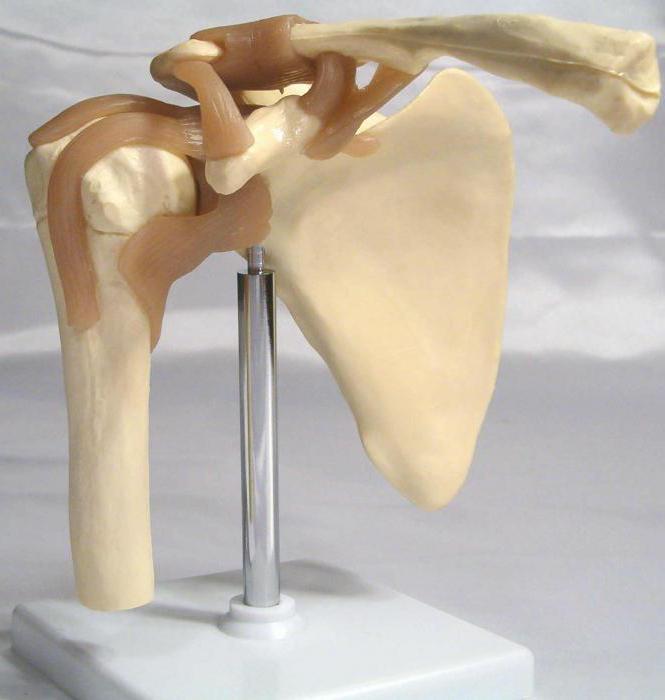






 Опасность заключается главным образом в отсутствии симптоматики на ранних стадиях патологии: первые признаки человек начинает ощущать, когда хрящ уже деформирован, а сустав начинает болеть и похрустывать при попытке согнуть или разогнуть его. На этом этапе уже диагностируется гонартроз, а сужение межкостной щели, просматриваемое на рентгеновском снимке, — его неизменный симптом.
Опасность заключается главным образом в отсутствии симптоматики на ранних стадиях патологии: первые признаки человек начинает ощущать, когда хрящ уже деформирован, а сустав начинает болеть и похрустывать при попытке согнуть или разогнуть его. На этом этапе уже диагностируется гонартроз, а сужение межкостной щели, просматриваемое на рентгеновском снимке, — его неизменный симптом.










 Хруст в колене — симптом начала заболевания и деформации сустава.
Хруст в колене — симптом начала заболевания и деформации сустава. Неестественные изменения хрящевой ткани классифицируются специалистами как гонартроз. При нем постепенно разрушается суставной хрящ, истирается до открытия костной ткани. Тогда малейшее неловкое движение вызывает острые боли. Так же изменяется хрящевая ткань и при остеоартрозе.
Неестественные изменения хрящевой ткани классифицируются специалистами как гонартроз. При нем постепенно разрушается суставной хрящ, истирается до открытия костной ткани. Тогда малейшее неловкое движение вызывает острые боли. Так же изменяется хрящевая ткань и при остеоартрозе.




 Хруст в колене — симптом начала заболевания и деформации сустава.
Хруст в колене — симптом начала заболевания и деформации сустава. Неестественные изменения хрящевой ткани классифицируются специалистами как гонартроз. При нем постепенно разрушается суставной хрящ, истирается до открытия костной ткани. Тогда малейшее неловкое движение вызывает острые боли. Так же изменяется хрящевая ткань и при остеоартрозе.
Неестественные изменения хрящевой ткани классифицируются специалистами как гонартроз. При нем постепенно разрушается суставной хрящ, истирается до открытия костной ткани. Тогда малейшее неловкое движение вызывает острые боли. Так же изменяется хрящевая ткань и при остеоартрозе.









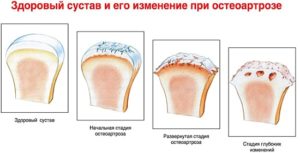 Неестественные изменения хрящевой ткани классифицируются специалистами как гонартроз. При нем постепенно разрушается суставной хрящ, истирается до открытия костной ткани. Тогда малейшее неловкое движение вызывает острые боли. Так же изменяется хрящевая ткань и при остеоартрозе.
Неестественные изменения хрящевой ткани классифицируются специалистами как гонартроз. При нем постепенно разрушается суставной хрящ, истирается до открытия костной ткани. Тогда малейшее неловкое движение вызывает острые боли. Так же изменяется хрящевая ткань и при остеоартрозе.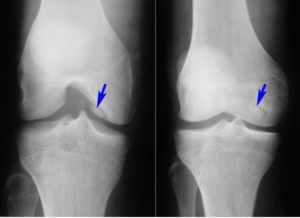





 Загрузка…
Сохранить себе в: Синовит коленного сустава лечение в домашних условиях
Ссылка на основную публикацию
Загрузка…
Сохранить себе в: Синовит коленного сустава лечение в домашних условиях
Ссылка на основную публикацию 
 wpDiscuzAdblock
wpDiscuzAdblock

 Реактивный процесс проявляется увеличением колена в объеме за короткий период. Чаще страдает только одно колено. Для такого воспаления не характерно гипертермия и гипертонус. Симптомы острого воспаления дополняют лабильность надколенника, тугоподвижность конечности.
Реактивный процесс проявляется увеличением колена в объеме за короткий период. Чаще страдает только одно колено. Для такого воспаления не характерно гипертермия и гипертонус. Симптомы острого воспаления дополняют лабильность надколенника, тугоподвижность конечности.
 Если существуют предпосылки к оперативному вмешательству, это рассматривают как первый этап лечения. После назначают полноценную консервативную терапию и полноценную реабилитацию.
Если существуют предпосылки к оперативному вмешательству, это рассматривают как первый этап лечения. После назначают полноценную консервативную терапию и полноценную реабилитацию.