Лекарство для суставов собакам – симптомы, лечение и виды заболевания
Таблетки для суставов собакам
Что такое хондропротекторы
Название составное – «собрано» из слов «хрящ» и «защита». То есть, хондропротекторы – это препараты, защищающие суставы. В основе ветеринарных средств такого типа – сульфаты глюкозамина и хондроитина.
Препараты легко усваиваются потому, что компоненты, из которых они состоят, есть в самих хрящах. Суть в том, чтобы доставить необходимые вещества в нужное, поврежденное, место.
Кроме упомянутых веществ, в препаратах имеются минералы, витамины и прочие составляющие, совокупно положительно влияющие на опорно-двигательный аппарат животных. Хондропротекторы способствуют укреплению хрящей, снимают воспаления, возвращают им эластичность и препятствуют разрушению суставов.
Препараты используют не только в терапевтических, но и в профилактических целях. Их рекомендуют применять в период смены зубов, для коррекции ушного постава. Крупнопородные щенки часто отличаются дисбалансом мускулатурного развития и прогресса костной ткани. Первая опережает в росте другую, в результате чего на последнюю ложится чрезмерная нагрузка. Хондропротекторы и здесь способны прийти на помощь.
Но чаще всего ветеринары назначают подобные препараты:
- пожилым собакам, испытывающим проблемы, связанные с возрастными изменениями суставных тканей;
- животным, страдающим артритом и артрозом;
- питомцам, страдающим лишним весом;
- собакам, завезенным из регионов с резко отличающимся климатом;
- в качестве профилактики одной из самых неприятных патологий животных больших пород – дисплазии тазобедренных суставов;
- собакам, владельцы которых не могут обеспечить необходимую питомцам физнагрузку – если одни породы легко переносят отсутствие «физкультуры», то другим серьезные выгулы жизненно необходимы;
- животным с генетической предрасположенностью к заболеваниям такого типа;
- при нарушенном обмене веществ – дефицит минералов/витаминов вызывает остеопороз, остеодистрофию, рахит;
- при аутоиммунных нарушениях.
У крупных животных чаще всего проблемы такого рода затрагивают коленные (страдают и щенки, и взрослые) и тазобедренные суставы. Мелкие и среднеразмерные собаки тяготеют к проблемам с позвоночником – обычно поясничного и крестцового отделов.
Охотничьим породам присущи артроз и артрит – слишком интенсивная дрессура и физнагрузка способны привести к проблемам у собак, не достигших физиологической зрелости. Избыточная масса способна здорово испортить жизнь животному. Перекармливая питомца, учитывайте, что каждые балластные 5 кг нагружают суставы сверх положенного природой до 20 кг.
Читайте также Лучшие средства от клещей для собак →
Хотя заболевания хрящей в целом универсальны, некоторые породы предрасположены к ним более других. Поэтому, приобретая щенка, необходимо консультироваться с ветеринаром относительно любых потенциально необходимых или полезных препаратов. Не нужно ограничиваться лишь информацией относительно вакцинации собаки.
Лучшие хондропротекторы для собак
Относительно того, какой способ доставки компонентов хондропротекторов оптимальный, споры ведутся и сейчас. В целом принято считать, что наиболее эффективны инъекции. Но если нет возможности или желания делать уколы, на помощь приходят таблетки, порошки и сиропы.
В обзоре — лучшие хондропротекторы для собак. Они классифицированы по размерам животных – представлены универсальные препараты и средства для собак крупных и мелких пород.
Хондропротекторы, которые подходят любым собакам
Артрогликан

Содержит известные вам основные составляющие – хондроитин и глюкозамин – и витамины с минералами: витамин Е, кальций, селен. Артрогликан восстанавливает работоспособность хрящей и снимает воспалительные процессы – это еще и анальгетик. Плюс ко всему, это антиоксидант и препарат, укрепляющий сосуды.
Артрогликан
Один из основных эффектов препарата – стимуляция образования суставной жидкости. Восстанавливая разрушенные элементы хряща, артрогликан положительно воздействует на весь опорно-двигательный аппарат.
Покупайте вашему питомцу только Лучший корм →
Препарат выпускают в таблетках. Показан животным, имеющим проблемы с хрящами и тем, кто старше шести лет (в качестве профилактического средства). Принимать нужно два раза в день – одна таблетка на 10 кг веса собаки. Обычно курс рассчитан минимум на три недели.
Хондрокан

Лекарственный препарат чешского производства считается одним из самых эффективных благодаря большому количеству основных компонентов. Кроме того, здесь содержится много минерально-витаминных добавок, коллагена и антиоксидантов. Препарат хорошо восстанавливает хрящевую ткань при различных заболеваниях и после травм.
Хондрокан
Реализуется в двух форматах – сиропе и порошке. Независимо от формы, перед употреблением хондрокан разбавляют в воде, а уже после смешивают с кормом. Принимают согласно инструкции и предписанию ветеринара. Особенность приема в том, что первую неделю животному дают привыкнуть – в эти дни собака получает не более седьмой-десятой части «нормальной» суточной дозы. Курс рассчитан, минимум, на пару месяцев.
Как правило, в течение года собака проходит курс 2-3 раза. Но в отдельных случаях специалисты назначают прием препарата на постоянной основе.
Хондроитин комплекс

Препарат рассчитан не столько на собак, сколько на людей, поэтому купить его можно в любой аптеке. Результат действия комплекса, который, к тому же, является хорошим анальгетиком – восстановление фосфорно-кальциевого обмена, стимуляция коллагенового синтеза и защита/регенерация суставных тканей.
Хондроитин
Комплекс назначают животным с любыми проблемами опорно-двигательной системы – и при хронических заболеваниях, и при травмах. В основе действия лекарства – не раз упомянутые хондроитин и глюкозамин. Выпускают в форме капсул. Обычно курс длится от 3 до 8 недель. В течение этого периода животное получает лекарство с кормом 1-2 раза в день (до еды). Как и в прочих случаях, дозировку и продолжительность курса обязательно определяет специалист.
Это интересно! Какая порода собак самая умная? →
Хондартрон

Не менее эффективный регенератор хрящевых тканей и анальгетик. Назначают животным, страдающим проблемами с костями, связками и суставами. Препарат эффективно снимает воспаления и положительно воздействует на восстановление функционирования опорно-двигательного аппарата.
Хондартрон
Как правило, средство прописывают при растяжениях, переломах, дисплазии, артрите, бурсите и прочих аналогичных проблемах. Животных-«пенсионеров» хондартрон избавляет от слабости в конечностях. Крупнопородным щенкам препарат помогает не обзавестись рахитом.
Выпускают в формате пероральных капель и инъекционного раствора. Капли применяют для профилактики – закапывают в пасть. Курс – как минимум, пару недель (0,3 мл на каждые 10 кг веса животного).
Инъекционный курс тоже составляет около двух недель. Уколы делают в мышцу или подкожно два раза в день. Дозировку определяет ветеринар, но обычно она составляет 0,1 мл/1 кг.
Для крупных собак
Хондролон

Эффект от препарата, судя по мнениям владельцев животных, наступает довольно быстро. Этот хондропротектор для собак усиливает подвижность суставных элементов, снимает болевые ощущения, ведет к восстановлению фосфорно-кальциевого обмена.
Хондролон
Хондролон – вещество, из которого готовят раствор для инъекций. Уколы назначают питомцам весом 30-40 кг – по 100 мг через день внутримышечно. Иногда дозировку увеличивают. Как для инъекций курс достаточно продолжительный – животному придется перенести, как минимум, 25 уколов. Курс повторяют ежегодно.
Знаете ли вы, какая собака самая маленькая, а какая самая большая?
Бонхарен

Препарат способствует снижению болевых симптомов и укреплению хрящей. Особенность лекарства в том, что у него практически отсутствуют побочные эффекты. Клинические исследования продемонстрировали, что эффект от приема Бонхарена сохраняется не менее полугода.
Бонхарен
Еще одна особенность – возможность вводить протектор внутривенно. Это дает дополнительную защиту от травмирования воспаленного сустава. Гиалуроновая кислота, входящая в состав, проникает даже в труднодоступные для иных веществ зоны.
Дозировка составляет 0,01 мл на 1 кг собачьего веса. При больших нагрузках делают 1-3 укола. При суставных дисфункциях – минимум три укола с перерывом в пять суток.
Страйд и Страйд Плюс

Страйд и Страйд Плюс – натуральные хондропротекторы для собак крупных пород. В состав входят гиалуроновая кислота, глюкозамин, хондроитин, МСМ. Препараты обеспечивают подвижность животного. Нормализуется образование синовиальной жидкости, лежащей в основе нормального функционирования суставов.
Страйд
Страйд выпускают в форме порошка, использующимся при кормлении. Страйд Плюс реализуют в формате флакона с помпой.
Для мелких пород

У небольших собак самое распространенное заболевание, связанное с суставами – болезнь Лагга-Кальва-Пертеса. Болезнь проявляется у полугодовалых животных – щенки страдают остеонекрозом головки и шейки бедренной кости. Заболевание схоже с дисплазией тазобедренного сустава. Появляются боли, уменьшается подвижность, могут частично атрофироваться мышцы, иногда появляется хромота.
Самые добрые и милые собаки →
Для лечения этого и подобных недугов применяются следующие препараты.
Артрофит
Артрофит выпускают в формате гранул, состоящих из натуральных компонентов. В основном, средство назначают щенкам (от полутора месяцев), но используют его и для лечения взрослых животных.
Артрофит
Стартовые пару недель сопровождаются вводом 1,5 г на кг веса питомца. После этого дозировка снижается – 3 недели собака получает по 1 г на килограмм веса. Наконец, финальные 25 дней животному дают по 0,5 г на кило веса. Артрофит дают после кормежки или с кормом два раза в день.
Гелакан
Препарат заслужил множество лестных отзывов от специалистов и владельцев страдавших собак. Гелакан отлично справляется с разными проблемами связок и суставов друзей наших меньших.
Гелакан
В основе эффективности средства – натуральный гидролизат коллагена. Представляет собой продукт гидролиза костей и кожи животных. Помимо этого, имеют место глицин и пролин, способствующие образованию коллагена второго типа. Именно он – основа тканей хрящей.
Перед приемом препарат растворяют в воде. Дозировку десятидневного курса увеличивают плавно, стартуя с десятой части суточной дозы. Лекарство смешивают с кормом.
Напомним, что все приведенные дозировки, равно как и сами препараты – ориентир. Обязательно консультируйтесь с ветеринарами.
Влияние на организм
Такое лекарство для собак, как Хондартрон, обезболивает и лечит суставы, кости, связки. Каждый из растительных экстрактов оказывает свое позитивное воздействие:
- багульник и рододендрон восстанавливают сухожилия и связочный аппарат;
- окопник ускоряет срастание костной ткани, действенен при травмах;
- каустикум снимает воспаления периферических нервов, полезен при радикулитах и деформирующем артрите;
- фтористый кальций укрепляет кости и зубы, не дает развиваться кариесу и остеопорозу у собак старше 6 лет;
- сера участвует в белковом обмене, нарушения которого нередко ведут к патологиям опорно-двигательного аппарата;
- карбонат лития хорошо показал себя при подагре;
- пчелиный яд благотворно влияет на суставы, убирает воспалительные процессы и острую боль.
В совокупности компоненты лекарства способствуют естественной регенерации связочного аппарата и суставной ткани, купируют воспаления и останавливают дегенеративные процессы в костях. Существенно ускоряется процесс срастания при переломах.
Для лечения ветеринары рекомендуют использовать таблетки и инъекции Хондартрон. Капли и гель хороши для профилактики.
Как принимать
Дозировка и длительность лечения зависят от способа применения Хондартрона, веса животного и формы заболевания. При снижении объема потребляемого лекарства исцеляющий эффект уменьшается, а выздоровление затягивается. Хондартрон создан на основе натуральных ингредиентов. При тяжелых формах заболевания его лучше применять в качестве дополнения к другим медикаментам.
Инъекции
Уколы Хондартрона действуют максимально быстро. Их делают один или два раза в сутки, вводя лекарство подкожно в область холки либо внутримышечно в бедро. Дозировка рассчитывается в зависимости от размеров собаки. На 5 килограммов веса должно приходиться, максимум, 0,1 мл медикамента.
При переломах и растяжениях, а также для лечения острой формы артрита и бурсита, препарат вводится дважды в день в течение двух недель. При хронических патологиях опорно-двигательной системы животное прокалывают трижды в неделю на протяжении месяца.
С целью профилактики обострений инъекции Хондартрона делают раз в день в течение 3 месяцев. В случае необходимости курс можно повторить через полгода.
Таблетки
В таблетированной форме медикамент дают утром и вечером. Дозировка зависит от размеров собаки: 1 таблетка на килограмм веса. Лечение длится 14-28 дней. Курс назначается ветеринаром индивидуально, в зависимости от стадии и тяжести заболевания. Если хроническая форма переходит в острую, лучше прибегнуть к уколам.
Капли
Хондропротектор для собак в форме капель прописывается с целью профилактики, восстановления после болезни, повреждений, острых воспалений, операций. Пероральный раствор дается по 7-10 капель дважды в день при травмах и острых артритах. Длительность приема составляет 2 недели. Для профилактики хронических форм капли принимаются курсами по 28 дней.
Гель
Хондартрон в виде мази применяется только наружно. Шерсть животного нужно предварительно подстричь в местах нанесения лекарства, кожу протереть антисептиком. Гель втирается дважды в день, пока не наступит улучшение. Перед началом использования желательно ознакомиться с инструкцией. Если рана открытая, гель для лечения собак использовать нельзя.

Аналоги
Подобрать полностью идентичный препарат для лечения костей и суставов проблематично, поскольку Хондартрон полностью состоит из натуральных компонентов. Однако в ветеринарной практике используется довольно много эффективных хондропротекторов.
Хондроитин
Купить комплекс можно в любой аптеке, ведь он используется, в первую очередь, в лечении людей. Но также эффективно проявил себя в ветеринарии. Отлично подходит всем видам собак. Препарат обезболивает, восстанавливает поврежденные кости и связки, стимулирует производство коллагена, что благоприятно сказывается на прочности суставной ткани. Лекарство содержит глюкозамин и хондроитин, которые излечивают травмы и болезни опорно-двигательной системы.
Артрогликан
Выпускается в виде таблеток. В состав препарата, кроме лечебных компонентов, входит кальций, селен и витамин Е. Это лекарство не только снимает боль и воспаление в суставах, но также улучшает состояние сосудов и выводит токсины. Артрогликан стимулирует синтез суставной жидкости и восстанавливает хрящи. Назначается для лечения и профилактики заболеваний (особенно собакам старше 6 лет).

Хондрокан
Сироп и порошок чешского производства подходят собакам всех размеров. Препарат считается одним из наиболее эффективных хондропротекторов. За счет входящих в состав минералов, витаминов, антиоксидантов и коллагена медикамент отлично восстанавливает суставы и связки. Курс лечения длится на протяжении двух месяцев. Лекарство вводят поэтапно, постепенно увеличивая дозу. В редких случаях ветеринары назначают Хондрокан собаке пожизненно.
Хондролон
Выпускается в виде инъекционного раствора. Это довольно эффективное и быстродействующее лекарство, которое снимает воспаление и боль, восстанавливает баланс фосфора и кальция в организме, лечит травмы. Подходит крупным собакам.
Страйд
Еще один хондропротектор для больших пород. Средство содержит глюкозамин, хондроитин, а также гиалуроновую кислоту. Приводит в норму синтез суставной жидкости, возвращает подвижность.
Лекарство выпускается в виде порошка, который нужно растворять в воде и подмешивать к пище.
Бонхарен
Выпускается в виде раствора для инъекций. Содержит в составе гиалуроновую кислоту и отлично защищает суставы от разрушения. Натуральные компоненты делают средство безопасным. У него нет противопоказаний. После курса лечения эффект сохраняется не меньше полугода.
Артрофит
Предназначен карликовым породам, которые склонны к дисплазии тазобедренного сустава. Препарат состоит из натуральных компонентов и выпускается в форме гранул. Хорошо излечивает не только щенков, но и взрослых собак.
Гелакан
Еще одно лекарство для собак маленького размера. Хорошо лечит различные патологии опорно-двигательного аппарата. Способствует синтезу коллагена в организме и восстанавливает поврежденную хрящевую ткань.

rexy-cat.ru
Витамины для собак для суставов
Почему у собак развивается артроз
Нередко заводчики путают такие болезни, как артрит и артроз. Это вполне естественно, так как у них есть общие черты, однако существуют и различия.
Артрит — легко диагностируемое первичное воспалительное заболевание, нередко развивающееся на фоне ранее полученных травм и ушибов, с ярко выраженной симптоматикой: припухлостью и громким хрустом суставов, сильной болью, повышением температуры.
Как правило, не бывает у молодых собак в возрасте до 2 лет. Если вовремя обратиться за медицинской помощью, то лечение проходит успешно и болезнь не дает осложнений.
Причинами развития артроза могут быть:
- не долеченный артрит;
- пожилой возраст собаки;
- чрезмерные нагрузки;
- большой вес животного;
- травмы, в том числе и застарелые;
- дисплазия тазобедренных суставов.
Дисплазия — генетическое заболевание, для которого характерно неправильное развитие суставов. Практика показывает, что представители крупных пород чаще страдают от этого недуга, нежели маленькие собаки, хотя он встречается и среди миниатюрных животных.
Диагностика и лечение артроза у собак происходит гораздо сложнее, чем артрит.
Причины возникновения артроза
В 80 % случаев хромоты у собак причиной является артроз крупных суставов конечностей. Артроз встречается у собак всех возрастов, хотя, преимущественно, у пожилых животных. Но такое превалирование обусловлено не только дистрофически-дегенеративными процессами, которые с возрастом характерны всем животным, но и тем, что артроз имеет длительный период развития.
Также установлено, что заболевание имеет взаимосвязь с полом собаки и чаще всего встречается у кобелей. Основным фактором риска развития патологии является высокий вес животного. Такие породы, как бигль, чау-чау, ретривер, ротвейлер, более предрасположены к артрозу, чем представители средних пород.


Первичный артроз вызывают родовые травмы, например дисплазия, в результате которой нарушается распределение нагрузки на сустав, и происходит быстрая дегенерация хряща. Кроме видовой, существует и генетическая предрасположенность.
Сбой в хромосомах, отвечающих за синтез коллагеновых тканей в организме, вызывает нарушение структуры хряща, слабость связочно-сухожильного аппарата, нарушение состояния кровеносных сосудов, обеспечивающих питание тканей сустава.
Клиническая картина и диагностика
Как понять, что с собакой что-то не в порядке? Сделать это просто – при вывихе питомец не может нормально ходить, даже в стоячем положении он старается не наступать на лапу, так как в противном случае это причиняет ему сильную боль. В тяжелых случаях лапа просто болтается на весу. Нога заваливается «вовнутрь», так что не заметить такое тяжело. Пес теряет аппетит, становится вялым и апатичным.
Диагностика довольно проста – правильный диагноз несложно поставить на основании клинических признаков, по результатам клинического осмотра. Чтобы точно знать о масштабах повреждений, ваш ветеринар будет использовать рентген.
Нужно определить, разорвана ли круглая связка, нет ли глубоких механических повреждений непосредственно на головке бедренной кости. На основании данных, полученных в ходе рентгенологического исследования, ветеринар составит план дальнейшей операции.
Основные виды препаратов
Различают два вида артроза коленного сустава — первичный и вторичный.
Все хондропротекторы для собак можно условно разделить на несколько групп. Это зависит от их состава и основных действующих компонентов:
- препараты, содержащие сульфат глюкозамина;
- средства с сульфатом хондроитина;
- средства, содержащие гиалуроновую кислоту;
- комплексы с глюкозамином;
- комплексы с гиалуроновой кислотой и сульфатом хондроитина.
Также в препаратах содержатся следующие вещества:
- GAGs или гликозаминогликаны – компоненты, необходимые хрящевым тканям для сохранения эластичности. Это своеобразные амортизаторы, без которых о правильном функционировании суставов у животных не может быть речи. Они назначаются, когда у собаки наблюдается разрушение тканей суставных капсул.
- Антиоксиданты – вещества, которые являются «палочкой-выручалочкой» даже для совсем старых и больных собак любых пород.
- Вытяжки из лекарственных растений, таких как ромашка, крапива. Они снимают воспаление и оказывают профилактическое действие в отношении развития ревматизма, артрита и других патологий.
- Микроэлементы, необходимые для правильной работы суставов. Как правило, это селен, медь, марганец, цинк и другие. Они также необходимы для снятия воспалений.Ветеринарных препаратов-хондропротекторов на рынке существует немало, в том числе и с глюкозамином.Есть средства различной ценовой категории, качества, эффективности и состава. Предлагаем вам ознакомиться с самыми популярными (если судить по отзывам) среди заводчиков и любителей собак препаратами.
Артрогликан
В состав этого комплексного средства входят основные компоненты глюкозамин и хондроитин, а также селен, кальций и витамин Е. Он не только действует на суставы восстанавливающе, он также является отличным анальгетиком и снимает все признаки воспалений. Артрогликан – антиоксидант, который при этом укрепляет сосуды.
За счет воздействия всех ингредиентов, в том числе глюкозамина, препарат способен замедлить разрушение тканей хряща, также восстанавливает его разрушенные элементы. Один из главных эффектов – стимуляция производства суставной жидкости, что положительно сказывается на подвижности органа.
Нельзя не отметить и его положительное воздействие на сердце и всю опорно-двигательную систему организма в целом.
Артрогликан для собак любых пород выпускается в таблетках. Они принимают из расчета 1 шт на 10 кг веса собаки 2 раза в сутки.
Лекарство рекомендуют животным старше 6-ти лет и тем, у кого имеются проблемы с суставами. Неплохо пропить препарат для профилактики заболеваний весной и при недостатке физической активности или некачественного кормления.


Лечение назначает ветеринарный врач, но, как правило, минимальный курс длится не менее 3 недель.
Хондрокан
Этот чешский препарат отличается высоким содержанием сульфатов глюкозамина и хондроитина, антиоксидантов, коллагена, минералов и витаминов. Судя по отзывам, считается одним из самых эффективных средств для лечения заболеваний суставов, среди которых выделяют воспалительные и разрушающие ткани.
Он способен восстановить хрящи, связки или кости даже в случае значительных травм и при хронических заболеваниях разной степени тяжести. Ветеринары часто назначают его собакам, страдающим от дисплазии.
Хондрокан выпускается в двух формах – порошок и сироп. Но в любом случае перед применением средство разбавляется в воде и затем вводится в корм. Кстати, нельзя давать собаке сразу суточную норму. Сначала в течение недели препарат добавляют в пищу каждый день из расчета 1/7-1/10 суточной дозы. Затем лекарство дают ежедневно в полной мере в течение не менее 2 месяцев.
Обычно курс приема Хондрокана повторяется 2-3 раза в течение года. В отдельных случаях ветеринары назначают непрерывный прием лекарства.
Хондроитин Комплекс
Этот препарат можно приобрести в человеческой аптеке. Самое главное действие – защита суставов от разрушений, регенерация их тканей, стимуляция синтеза коллагенов, а также восстановление кальциево-фосфорного обмена. Препарат также является неплохим анальгетиком.
Главные действующие вещества – традиционно глюкозамин и хондроитин. Хондроитин Комплекс прописывают собакам с любыми заболеваниями опорно-двигательной системы, в том числе и при переломах.
Форма выпуска – капсулы, которые даются собаке до еды 1-2 раза в день. Но все-таки дозировку и длительность срока приема должен назначать ветеринар. Как правило, терапия длится не менее 3-8 недель. Отзывы в основном о его действии неплохие, несмотря на то, что препарат человеческий.
Хондартрон
Еще один неплохой и известный хондропротектор и анальгетик. Выписывается собакам, которые мучаются с заболеваниями суставов, костей, связок. Хондартрон легко снимает воспаления, оказывает восстанавливающее действие на ткани опорно-двигательной системы.
Ветеринары часто назначают его при дисплазии, бурсите, артрите, переломах и растяжениях и других тяжелых заболеваниях. Хондартрон прописывают щенкам крупных пород как средство для профилактики рахита. Собак преклонного возраста он способен избавить от слабости в лапах.
Форма выпуска – инъекционный раствор или капли пероральные. В первом случае вводится в течение пары недель подкожно или в мышцу 2 раза в сутки с целью лечения собаки. Дозировка 0,1 мл на 1 кг массы. Во втором случае (для профилактики) закапывается прямо в пасть. Применять следует ежедневно в течение не менее 2 недель из расчета 0,3 мл на 10 кг веса.
Хондролон
Судя по отзывам заводчиков, незаменим при болезнях, сопровождающихся разрушением тканей хрящей. Снимает боли, улучшает подвижность суставов, восстанавливает кальциево-фосфорный обмен и элементы сустава. Назначается собакам при артрозах, остеохондрозах и т.д. Эффект во время лечения появляется очень быстро и даже после окончания курса еще долго сохраняется. В составе – сульфат хондроитина.
Выпускается в форме вещества для приготовления инъекционного раствора (1 ампула на 1 мл воды ля инъекций). Вводится крупным породам собак массой 30-40 кг внутримышечно по 100 мг через сутки. В отдельных случаях доза может быть увеличена. Курс длительный – собаке придется выдержать не менее 25 уколов. Кстати, его следует повторять раз в год.
Все хондропротекторы для суставов обычно разделяют на разновидности. Разделение обычно производится в зависимости от состава. К основным видам можно отнести следующие:
- препараты с содержанием сульфат глюкозамина;
- витамины с сульфатом хондроитином;
- с сульфатом хондроитином и гиалуроновой кислотой;
- комплексы с гиалурановой кислотой.
Помимо активных элементов из списка выше, хондропротекторы имеют и другие компоненты:
- антиоксиданты. Эти вещества оказывают положительное влияние на состояние кожный покров и костную ткань больных животных, а также на собак в возрасте;
- разнообразные микроэлементы. Они нормализуют работу хрящей. Среди них можно выделить цинк, селен, медь, марганец. Они снижают воспаление;
- полезные элементы под названием гликозаминогликаны. Благодаря им повышается эластичность суставной ткани;
- дополнительно в составе хондропротекторов предусмотрены вытяжки из растений. Они требуются для снятия признаков воспалительного процесса хрящевой ткани, а также для профилактики различных болезней суставов.
Так какие витамины для суставов требуется давать собакам? Рассмотрим самые популярные и эффективные хондропротекторы, которые предназначены для домашних животных.
Несмотря на общепринятое мнение, что болезни суставов – это возрастное явление, чаще всего, данные недуги поражают собак ещё в «детском» возрасте. С возрастом болезнь прогрессирует и набирает обороты.
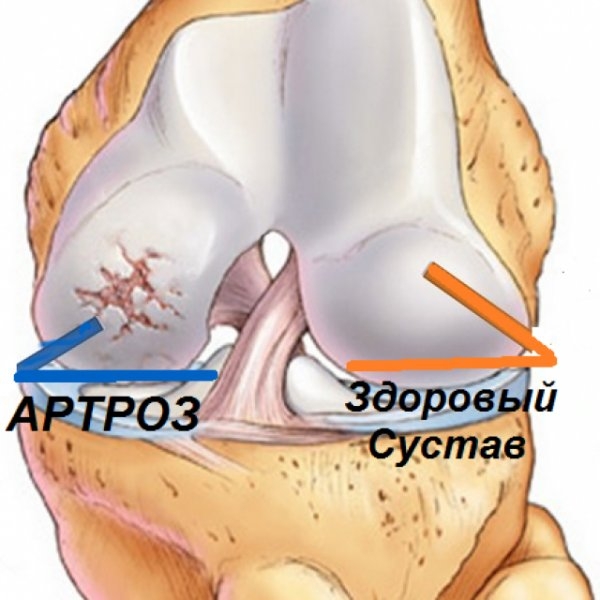
Артроз
Патология хронического протекания, не воспалительного характера.
- Выражается в виде дегенеративных дистрофических перерождений в хрящах и костях.
- Развивается постепенно, поэтому начальная стадия протекает без видимых симптомов.
- Признаки артроза можно заметить только при рентгенологическом обследовании.
- Прогрессивная стадия проявляется в виде тяжёлой походки животного, слышного хруста в суставах.
- Пёс тяжело встаёт, чаще лежит и неохотно двигается.
- Болезненность наступает только на последних стадиях.
На ранних стадиях развития артроза происходит дегидратация хряща. На его поверхности образуются микротрещины.
Вначале дегенеративный процесс компенсируется функцией хондроцитов, которые синтезируют коллаген и протеогликаны. И если на первой стадии артроза изменения происходят на уровне клеток, то на второй стадии процесс затрагивает хондроциты, нарушается микроциркуляция в тканях сустава, образуются тромбы, отмечаются застойные явления в венозной и лимфатической системах, происходит стеноз капилляров.
Артроз вступает во вторую стадию, которая характеризуется разволокнением хрящевой ткани, ее истончением, образованием белковых отеков и появлением болевого синдрома. Межсуставная щель уменьшается и возрастает механическое давление на кости сустава.
Почему у собак развивается артроз
Чтобы собаку впоследствии не пришлось долго лечить от опасного заболевания, уже с самых первых дней появления щенка в доме следует проводить определенные меры профилактики артроза.


К таким мерам можно отнести:
- Разумные физические нагрузки. Активные игры на улице, прогулки должны длиться более трех часов. Выгуливать животное нужно почаще.
- Сбалансированное кормление, включающее в себя все необходимые витамины и микроэлементы. Корм должен быть обогащен белками и углеводами, чтобы предотвратить ослабление тканей.
- Следить за весом собаки, чтобы свести к минимуму риск ожирения, так не будет создаваться чрезмерная нагрузка на скелет.
- Стараться не допускать травм. Скользкий ламинат, паркет или линолеум нередко приводят к травмированию собаки, поэтому пол в помещении желательно застелить ковровым покрытием.
- Регулярный осмотр животного у ветеринарного врача.
- Обеспечить питомцу мягкую подстилку, причем чем больше вес собаки, тем она должна быть мягче.
Помните, что любую болезнь легче предупредить, чем лечить.
Признаки артроза четвероногих питомцев
Артроз у собаки, как уже говорилось ранее, достаточно сложно диагностировать. На ранней стадии это возможно сделать лишь на основании рентгеновского снимка, разумеется, в том случае, если животное регулярно проходит медицинское обследование у ветврача.
Специалисты рекомендуют делать это несколько раз в год, особенно, если собака пожилая. Рентген может показать небольшие костные разрастания, расположенные по краю сустава.
Общая симптоматика у артроза примерно такая же, как и у артрита:
- боль в суставах;
- отечность;
- хромота;
- громкий отчетливый хруст во время движения;
- малоподвижность животного из-за болезненных ощущений при ходьбе.
На второй стадии артроза наступает ослабление мышечного тонуса. Можно заметить, что больная собака переступает с лапы на лапу, при этом слышен сильный хруст суставов. Это происходит из-за того, что сужается суставная щель, а на костях в местах соединений образуются напластования, имеющие признаки остеосклероза и остеопороза.
При запущенном артрозе часто наблюдается деформация суставов, остеопороз костей. При этом животное в состоянии покоя постоянно вытягивает конечности. Проведенный на данном этапе анализ крови покажет, что содержание в организме в целом и в костях в частности таких элементов, как каротин, фосфор, кальций сильно занижено.
- Снижение физической активности. Собака отказывайте играть, от прогулок, на вид ослабленная, много спит.
- Лишний вес. Появляется из-за снижения активности.
- Нарушение походки. Собака старается не наступать на лапу, пораженную артритом.
- Боль. Можно заметить, как собака хмуриться, скулит при движениях. Питомцу трудно менять положение тела, ходит, почти не сгибая лап.
- Неуклюжесть.
- Апатия. Собака становится безразличной к вещам, которые раньше доставляли удовольствие. При сильных болях может не встречать хозяев после разлуки.
- Реагирует на перемены погоды, особенно атмосферного давления. При перепадах давления боль усиливается.
- При ощупывании больной лапы появляется боль, хруст в суставе. Собака либо отдернет лапу, либо заскулит.
Симптомы и проявления заболевания
Признаки недуга проявляются согласно месту его локализации. Поскольку патология развивается медленно, то выраженные симптомы хозяин замечает зачастую уже тогда, когда практически ничего уже нельзя изменить. Начальная стадия болезни проходит без видимых изменений.
- Локализация недуга в коленных суставах выражается заметной хромотой. Питомец не может прыгать, быстро устаёт, при ходьбе как будто «припадает» на лапы. На призыв хозяина побегать не отзывается. Заметно, что животное испытывает боль.
- Патология в плечевом суставе проявляется и при ходьбе и в стоячем положении пса. Шаги стают значительно короче. Стоя, собака часто переносит вес с одной конечности на другую, будто испытывает неуверенность. Наблюдается задержка при попытке подняться с лёжки.
- Локализация патологии в области задних конечностей и тазобедренных суставов более ярко выражена после того, как питомец встаёт с лежачей позиции. Поднимается очень медленно, осторожно, некоторое время ходит на полусогнутых лапах, шаги маленькие и осторожные, старается перенести вес на передние лапы. В прогрессивном случае задние лапы ещё некоторое время тянет за собой, потом походка выравнивается.
В связи с постоянной болью пёс отказывается от активных игр, избегает резких движений, не проявляет интерес к другим животным. Вследствие снижения активности происходит мышечная атрофия, и питомец совсем утрачивает возможность передвигаться.


Проявление артроза у собак зависит от ряда факторов:
- возраста животного;
- наличия сопутствующих заболеваний, отягощающих патологию;
- количества пораженных суставов;
- стадии патологии.
Первым признаком заболевания, на который обращают внимание хозяева собаки, является прихрамывание. Однако симптомы могут быть разными. Например, при поражении обоих суставов задних конечностей отмечается нарушение функций тазового пояса. Собака неуверенно двигается, отмечается шаткость походки. Животное с трудом встает, быстро устает.
Выраженность хромоты зависит не только от степени поражения суставов, но и от конституции животного, типа его нервной системы. У некоторых пород собак болевой порог высокий, и хромота проявляется на поздних стадиях артроза. Врач или владелец таких пород собак должен учитывать этот факт при проведении терапии. У них исчезновение хромоты не является причиной для прекращения лечения.
Выраженность симптомов может изменяться в течение суток. Так, например, характерным признаком артроза является стартовая хромота, которая проявляется после отдыха. Особенно это заметно с утра, когда период покоя у собаки был наиболее длительным. Животному сложно встать, оно сильно хромает, пока функциональная способность сустава не восстановится. Тогда хромота уменьшается или исчезает совсем.
Хирургическое лечение
Первое, что следует сделать, это обратиться к ветеринару. Владельцы собак должны понимать, что такое серьезное заболевание в домашних условиях вылечить невозможно. Только специалист на основании осмотра животного, клинической картины и рентгеновского снимка поставит диагноз и назначит соответствующее лечение, которое облегчит жизнь питомца.
К сожалению, многие либо откладывают визит в ветеринарную лечебницу, либо просто долгое время не обращают внимания на тревожные симптомы и списывают хромоту на полученные травмы, поэтому врачам приходится устранять не только само заболевание, но и его последствия.
Если собаке поставлен диагноз «артроз», владелец должен быть подготовлен к тому, что лечение будет длительным, сложным и включать в себя не только прием медикаментов и физиотерапию, но и соблюдение специального режима. Поэтому прежде всего нужно обеспечить своему любимцу полный покой, снабдить его удобной мягкой подстилкой, на которой ему будет комфортно спать и отдыхать.
Особи преклонного возраста не поддаются полному излечению. Для них применяется поддерживающая терапия, но обеспечить собаке комфортное существование можно.
Первое, что нужно сделать – устроить удобное место отдыха. Животное должно иметь возможность вытянуться или перевернуться.
Прогулки необходимо распланировать так, чтобы псу было удобно. Больные артрозом питомцы зависят от метеорологических условий и в сырую погоду или в холод испытывают ноющие боли. Поэтому моцион следует осуществлять исходя из хорошего самочувствия пса.
Рацион
Обеспечивается полноценный рацион. Рекомендовано избегать готовых кормов, и кормить пациента натуральной пищей с добавлением пищевых витаминно-минеральных комплексных препаратов.
Массаж
Назначается массаж конечностей и суставов с применением спиртовых компрессов. Это позволит обеспечить нормальный кровоток и снимет болевой синдром.
Лекарства и препараты
- Медикаментозная терапия заключается в назначении обезболивающих, транквилизаторов, блокады – вольтарен, лекарства группы кеталонг, новокаин.
- Противовоспалительные лекарства – бруфен, квадрисол-5.
- Гамавитв качестве иммуностимулятора.
- Вещества, помогающие стимуляции восстановления хрящей и костей. Витаминно-минеральные добавки — кальций, магний, фосфор, жирные аминокислоты, витамины А, В, D.
- Показаны инъекции внутрь суставов для стимулирования выработки жидкости.
Оперативное вмешательство
Глубокое поражение требует оперативного вмешательства с последующим долгим восстановительным периодом, однако данная мера не целесообразна для пожилых животных.
Особи преклонного возраста могут не пережить анестезию вследствие значительно утерянного иммунитета и дисбаланса обменных процессов. Хозяевам следует просто обеспечить уход, уют и комфорт для собаки.
- Нестероидные противовоспалительные средства (римадил, метакам, димедрол, анальгин, аспирин). Механизм действия связан с угнетением фермента циклооксигеназы, отвечающего за выработку медиаторов воспаления (простагландинов, лейкотриенов).
- Трамадол. Обладает анальгезирующим эффектом.
- Хондропротекторы (Хионат, Мукартрин, Адекван, Румалон). Хондроитин, глюкозамин, гиалуроновая кислота идут на построение межсуставного хряща.
- Антидепрессанты (Амитриптилин, Прозак)
- Нейронтин. При появлении хронических болей.
Показаниями для операции являются:
- Перелом и омертвление головки бедра.
- Патологический вывих.
- Дисплазия.
В настоящее время владельцы собак и некоторые ветеринарные врачи отдают предпочтение различным БАДам. Но данная группа препаратов не является фармацевтическими средствами и не имеет клинических исследований их эффективности.
Для лечения артроза используют препараты из группы нестероидных противовоспалительных препаратов (НПВП) – Рамадил, Квадрисол, Кетофен, Карпродил, Норокарп, Превикокс, Ветальгин, Трококсил и др. Препарат назначают курсом, в зависимости от стадии заболевания и переносимости препарата. Если прием лекарства вызывает диарею и рвоту, то его следует прекратить.
Как мы уже говорили, в простейших случаях «выпавшее» бедро удается вправить, но шансы на это — минимальные. Кроме того, для удачной процедуры приходится применять общий наркоз. Кроме того, если головка бедренной кости хотя бы раз выходила из бедренной впадины, вероятность рецидива очень высока. Чем старше пес, тем выше шансы. Есть некоторые факторы, делающие рецидив 100% возможным:
- Дисплазия тазобедренного сустава.
- Вывих произошел на фоне серьезной травмы.
- У пса есть серьезный переизбыток лишнего веса.
- После вправления конечность так и не приобрела былой подвижности.
Как правило, повторный вывих развивается не позже двух недель после первого случая. Со временем частота этого явления будет неизбежно нарастать, потребуется операция.
Если случился хотя бы один повторный вывих или, тем более, вправление бедра по каким-то причинам невозможно, в обязательном порядке принимается решение о хирургическом вмешательстве. Сегодня разработано более 12 различных способов операций, но многие из них – лишь развитие идей, предложенных еще в 60-х годах прошлого века, с тех пор ничего более совершенного не придумано.
Вот несколько методов, к которым прибегают чаще всего:
- Восстановление круглой связки (той самой, что связывает головку бедренной кости и дно вертлужной впадины).
- Репарация (восстановление) суставной сумки.
- Транссуставное скрепление.
- Замена суставной сумки на синтетический протез.
Кроме того, для улучшения протекания постоперационного периода питомцу назначаются нестероидные противовоспалительные препараты, обезболивающие средства и комплексы поливитаминов. А что делают в случаях, когда сшивать и укреплять уже нечего (разрушена связка, головка и/или впадина)? В этом случае прибегают к очень сложным и дорогим операциям:
- Общая замена тазобедренного сустава протезом.
- Меняется только головка бедренной кости, при помощи современных полимеров восстанавливается вертлужная впадина.
Как ухаживать за животным после операции?
Нужно дать своему питомцу спокойно отдыхать на протяжении минимум шести недель. Это крайне важно, так как организму за этот срок нужно полностью восстановить коллагеновые волокна и хрящевую ткань.
Отметим, что сшитая круглая связка так до конца и не срастается, так что и в дальнейшем животному не следует давать повышенные нагрузки. Желательно, чтобы на весь восстановительный период ваш пес поселился в теплом, но небольшом помещении (чтобы ограничить его подвижность).
Как правило, на протяжении пары недель после операции собака может нуждаться в обезболивающих средствах. Чтобы контролировать протекание регенерационного процесса, время от времени проводят рентгенографию. Не ранее полугода после операции собаку можно начинать тренировать и возвращаться к активным прогулкам. Какой прогноз для прооперированного животного?
Показатели успешности изменяются в зависимости от используемого метода. При грамотно проведенной операции шансы на полное выздоровление – более 85% (для ручного вправления, к слову, не более 50%). Кроме того, для 100% предотвращения рецидива нужно разобраться с той патологией, по вине которой вообще произошел вывих (вылечить артрит, к примеру).
Инструкция по применению
Все хондропротекторы для собак имеют свои инструкции по применению. О том, как принимать описанные в статье препараты, мы уже говорили. Но все-таки есть и общие рекомендации по приему лекарств.
Собаки считаются подвижными и активными животными, которые постоянно находятся в движении. В состав суставной ткани входят важные вещества – гликозаминогликаны, которые обеспечивают суставам хорошую эластичность и подвижность, также они их смазывают.
Обратите внимание! У собак, также как и у людей, с возрастом происходит ухудшение структуры суставной ткани – она становится грубой, хрупкой, пористой. Пространства, которые образуются в суставах, заполняются ферментами и лейкоцитами, они и провоцируют развитие воспалительного процесса.
Все это приводит к уменьшению смазки, которая со временем полностью исчезает. В результате этого суставы трутся друг о друга, это провоцирует нестерпимые боли и развитие сильного воспаления.
Чтобы устранить все неприятные симптомы обязательно требуется лечение суставов у собак. При обследовании ветеринар может назначить специальное лекарство, которое может быть в виде таблеток, инъекций или мазей. Обязательно рекомендуется применять для питомцев хондропротекторы для суставов и костей.
Зачем нужно использовать хондропротекторы для собак? Рассмотрим случаи их применения:
- их нужно применять при артрите и артрозе;
- хондропротекторы обязательно должны принимать взрослые собаки от 8 лет, а также животные крупного размера. Данные препараты назначаются в качестве профилактической терапии. Особенно важно средства применять для собак крупных пород, потому что у них часто встречаются болезни суставов и костей;
- лекарства для суставов и связок рекомендуется применять после болезней в составе профилактической терапии;
- дополнительно назначаются при наложении шины. Если животное в этот период будет дополнительно принимать хондроитин и глюкозамин, то оно намного быстрее выздоровеет;
- применяются при нарушении метаболизма. Обычно при расстройстве обмена веществ наблюдается нехватка полезных элементов, витаминов, минералов. Все это приводит к развитию остеопороза, остеодистрофии, рахита;
- при расстройствах с аутоиммунным характером.
Профилактика
Комплекс профилактических мероприятий должен начинаться с «детского» возраста питомца.
- Чтобы избежать непоправимых изменений, необходимо с самого раннего возраста контролировать физические нагрузки щенка.
- Систематически осуществлять плановый врачебный осмотр, ни в коем случае не игнорировать диспансеризацию. Особенно это касается собак, которые предназначены для племенной селекции.
- В обязательном порядке осуществлять рентгенологический контроль скелета.
- Рацион питомца должен состоять из полного комплекса витаминов и минералов, которые необходимы для нормального развития костной ткани.
- Не допускать переохлаждения животного, избегать опасных ситуаций, связанных с травмами.
- Не использовать для подстилки искусственные ткани.
- Своевременно проводить дезинфекцию, дегельминтизацию, содержать собаку в достойных санитарных условиях.
- Недопустимо позволять животному переедать во избежание ожирения. Этот факт также способствует развитию болезни. Если домашний любимец набирает вес, стоит пересмотреть его меню и составить новый рацион, позволяющий максимально контролировать массу тела.
- Следует учесть, что лечебные мероприятия не дадут должного эффекта, если помехой будет лишний вес.
Для профилактики обострений и рецидивов нужно создать благоприятные условия для питомца. Не допускать переохлаждения пса. Собака должна спать на теплом одеяле, желательно с подогревом. Хорошо подходят коврики с пенным наполнителем, принимающим форму тела.
Не стоит забывать про легкие физические нагрузки. Обязательно водите питомца плавать. Щенкам, страдающим артритом можно набирать ванну. Также делайте легкий массаж.
Диета
Начинать лечение нужно с правильной диеты. Исключают зерновые продукты, помидоры, картофель, баклажаны. Многие производители кормов используют в производстве картофель. Будьте аккуратны, выбирая корм для больной собаки.
Существуют продукты, способные помочь при артрите. К ним относятся: хрящи, имбирь, манго, папайя, люцерна, сельдерей. Также добавляют в рацион противовоспалительные добавки: масло лосося, натрия и кальция аскорбат, бромелайн, S-аденозилметионин.
Для меньшего давления на суставы нужно следить за весом питомца. Преимущественно употреблять белковую пищу. Углеводы нужно свести к минимуму.
sustaw.top
инструкция по применению и отзывы
Заболевания суставов – это действительно бич всех собак крупных и средних пород. Животные, привыкшие быстро двигаться и жить полноценной жизнью, в один прекрасный момент, из-за какого-нибудь артрита, становятся почти инвалидами. Обычно виной всему – неправильное питание и недостаток физических занятий, хотя могут быть и другие причины. Нередко болезнь может настолько сильно повредить опорно-двигательную систему собаки, что ей придется делать сложную операцию. Исправить или хотя бы частично поправить ситуацию помогут хондропротекторы изготовленные для собак.


Для чего нужны хондропротекторы?
Название «хондропротекторы» переводится как средства для защиты хряща, что полностью и раскрывает сущность препаратов. Это ветеринарные средства, у которых основными ингредиентами, оказывающими воздействие, являются сульфаты хондроитина и глюкозамина.
Хондропротекторы для собак легко усваиваются и благодаря тому, что имеются в составе самого хряща, быстро встраиваются в поврежденные ткани. Помимо глюкозамина и других веществ, препараты содержат также различные полезные витамины, минералы, другие компоненты, которые благотворно воздействуют на опорно-двигательную систему.


Хондропротекторы способны снова вернуть хрящам эластичность, укрепляют их, снимают воспаления, прекращают их разрушение. Их можно принимать в профилактических целях и для лечения или облегчения протекания некоторых заболеваний. Особенно актуальны хондропротекторы в период смены зубов у щенка. Благодаря им можно корректировать правильность постава ушей.
Обычно ветеринары назначают их животным, перенесших травмы, страдающим артрозом, артритом, пожилым и питомцам с лишним весом. Кстати, в следующем видео канал «Я и мой хвост» расскажет вам о хорошей профилактике дисплазии у собак.
Обязательно стоит включить хондропротекторы для собак в рацион щенка большой породы. Дело в том, что растет малыш очень быстро, и не всегда развивающиеся и формирующиеся суставы «успевают» за набором массы тела. Из-за этого у щенков появляются проблемы с лапками: например, наблюдается размет или «коровина» и прочие проблемы.
Кстати, благодаря хондропротекторам снижается риск развития самой ужасной патологии для собаки большой породы – дисплазии тазобедренных суставов. Также их прием актуален для животных, которые неправильно питаются или мало двигаются. Здесь, конечно, если животное заболеет, то его страдания будут на совести у владельца.
Основные виды препаратов
Все хондропротекторы для собак можно условно разделить на несколько групп. Это зависит от их состава и основных действующих компонентов:
- препараты, содержащие сульфат глюкозамина;
- средства с сульфатом хондроитина;
- средства, содержащие гиалуроновую кислоту;
- комплексы с глюкозамином;
- комплексы с гиалуроновой кислотой и сульфатом хондроитина.


Также в препаратах содержатся следующие вещества:
- GAGs или гликозаминогликаны – компоненты, необходимые хрящевым тканям для сохранения эластичности. Это своеобразные амортизаторы, без которых о правильном функционировании суставов у животных не может быть речи. Они назначаются, когда у собаки наблюдается разрушение тканей суставных капсул.
- Антиоксиданты – вещества, которые являются «палочкой-выручалочкой» даже для совсем старых и больных собак любых пород.
- Вытяжки из лекарственных растений, таких как ромашка, крапива. Они снимают воспаление и оказывают профилактическое действие в отношении развития ревматизма, артрита и других патологий.
- Микроэлементы, необходимые для правильной работы суставов. Как правило, это селен, медь, марганец, цинк и другие. Они также необходимы для снятия воспалений.Ветеринарных препаратов-хондропротекторов на рынке существует немало, в том числе и с глюкозамином.Есть средства различной ценовой категории, качества, эффективности и состава. Предлагаем вам ознакомиться с самыми популярными (если судить по отзывам) среди заводчиков и любителей собак препаратами.
Артрогликан
В состав этого комплексного средства входят основные компоненты глюкозамин и хондроитин, а также селен, кальций и витамин Е. Он не только действует на суставы восстанавливающе, он также является отличным анальгетиком и снимает все признаки воспалений. Артрогликан – антиоксидант, который при этом укрепляет сосуды.
За счет воздействия всех ингредиентов, в том числе глюкозамина, препарат способен замедлить разрушение тканей хряща, также восстанавливает его разрушенные элементы. Один из главных эффектов – стимуляция производства суставной жидкости, что положительно сказывается на подвижности органа. Нельзя не отметить и его положительное воздействие на сердце и всю опорно-двигательную систему организма в целом.


Артрогликан для собак любых пород выпускается в таблетках. Они принимают из расчета 1 шт на 10 кг веса собаки 2 раза в сутки. Лекарство рекомендуют животным старше 6-ти лет и тем, у кого имеются проблемы с суставами. Неплохо пропить препарат для профилактики заболеваний весной и при недостатке физической активности или некачественного кормления. Лечение назначает ветеринарный врач, но, как правило, минимальный курс длится не менее 3 недель.
Хондрокан
Этот чешский препарат отличается высоким содержанием сульфатов глюкозамина и хондроитина, антиоксидантов, коллагена, минералов и витаминов. Судя по отзывам, считается одним из самых эффективных средств для лечения заболеваний суставов, среди которых выделяют воспалительные и разрушающие ткани. Он способен восстановить хрящи, связки или кости даже в случае значительных травм и при хронических заболеваниях разной степени тяжести. Ветеринары часто назначают его собакам, страдающим от дисплазии.
Хондрокан выпускается в двух формах – порошок и сироп. Но в любом случае перед применением средство разбавляется в воде и затем вводится в корм. Кстати, нельзя давать собаке сразу суточную норму. Сначала в течение недели препарат добавляют в пищу каждый день из расчета 1/7-1/10 суточной дозы. Затем лекарство дают ежедневно в полной мере в течение не менее 2 месяцев.


Обычно курс приема Хондрокана повторяется 2-3 раза в течение года. В отдельных случаях ветеринары назначают непрерывный прием лекарства.
Хондроитин Комплекс
Этот препарат можно приобрести в человеческой аптеке. Самое главное действие – защита суставов от разрушений, регенерация их тканей, стимуляция синтеза коллагенов, а также восстановление кальциево-фосфорного обмена. Препарат также является неплохим анальгетиком.
Главные действующие вещества – традиционно глюкозамин и хондроитин. Хондроитин Комплекс прописывают собакам с любыми заболеваниями опорно-двигательной системы, в том числе и при переломах.


Форма выпуска – капсулы, которые даются собаке до еды 1-2 раза в день. Но все-таки дозировку и длительность срока приема должен назначать ветеринар. Как правило, терапия длится не менее 3-8 недель. Отзывы в основном о его действии неплохие, несмотря на то, что препарат человеческий.
Хондартрон
Еще один неплохой и известный хондропротектор и анальгетик. Выписывается собакам, которые мучаются с заболеваниями суставов, костей, связок. Хондартрон легко снимает воспаления, оказывает восстанавливающее действие на ткани опорно-двигательной системы.
Ветеринары часто назначают его при дисплазии, бурсите, артрите, переломах и растяжениях и других тяжелых заболеваниях. Хондартрон прописывают щенкам крупных пород как средство для профилактики рахита. Собак преклонного возраста он способен избавить от слабости в лапах.


Форма выпуска – инъекционный раствор или капли пероральные. В первом случае вводится в течение пары недель подкожно или в мышцу 2 раза в сутки с целью лечения собаки. Дозировка 0,1 мл на 1 кг массы. Во втором случае (для профилактики) закапывается прямо в пасть. Применять следует ежедневно в течение не менее 2 недель из расчета 0,3 мл на 10 кг веса.
Хондролон
Судя по отзывам заводчиков, незаменим при болезнях, сопровождающихся разрушением тканей хрящей. Снимает боли, улучшает подвижность суставов, восстанавливает кальциево-фосфорный обмен и элементы сустава. Назначается собакам при артрозах, остеохондрозах и т.д. Эффект во время лечения появляется очень быстро и даже после окончания курса еще долго сохраняется. В составе – сульфат хондроитина.


Выпускается в форме вещества для приготовления инъекционного раствора (1 ампула на 1 мл воды ля инъекций). Вводится крупным породам собак массой 30-40 кг внутримышечно по 100 мг через сутки. В отдельных случаях доза может быть увеличена. Курс длительный – собаке придется выдержать не менее 25 уколов. Кстати, его следует повторять раз в год.
Инструкции к применению
Все хондропротекторы для собак имеют свои инструкции по применению. О том, как принимать описанные в статье препараты, мы уже говорили. Но все-таки есть и общие рекомендации по приему лекарств.
- Помните, что хондропротекторы для собак действуют достаточно медленно, так что не стоит ждать молниеносного эффекта после разового приема. Как правило, толк будет только в случае прохождения полного курса лечения, назначенного специалистом. Иначе покупка этих препаратов – пустая трата денег.
- Если у собаки выявлена дисплазия, то приготовьтесь лечиться очень долго, а, возможно, и постоянно и без перерыва. К сожалению, окончательно исправить ситуацию в этом случае не смогут даже самые дорогие хондропротекторы с глюкозамином.
- Иногда собаке могут быть назначены человеческие препараты. В этом случае обязательно уточните дозировку у ветеринара, так как в инструкции будут указаны курсы лечения, подходящие только для человека. Помните, что многие лекарства для людей не годятся для животных.
- Как правило, хондропротекторы для собак в пожилом возрасте назначаются для постоянного применения. Если давать их щенку крупной породы для профилактики, то риск возникновения проблем с суставами и неправильного постава лап снижается.


Противопоказания
Проанализировав инструкции по применению описанных средств, мы пришли к выводу, что особых противопоказаний хондропротекторы для собак любой породы не имеют. В отдельных случаях могут возникнуть аллергии, которые проходят сразу после отмены лекарства. Они проявляются в случае непереносимости какого-либо вещества в составе средства. Нежелательно или с осторожностью дают хондропротекторы беременным и кормящим сукам, а также собакам с заболеваниями почек или системы пищеварения.



 Загрузка …
Загрузка …Видео «Массаж задней части тела собаки»
В следующем видео ведущий расскажет и покажет, как сделать массаж собаке, имеющей заболевания суставов.
dalmspb.com
Витамины для собак для суставов
Необходимость применения хондропротекторов
Собаки считаются подвижными и активными животными, которые постоянно находятся в движении. В состав суставной ткани входят важные вещества – гликозаминогликаны, которые обеспечивают суставам хорошую эластичность и подвижность, также они их смазывают.
Обратите внимание! У собак, также как и у людей, с возрастом происходит ухудшение структуры суставной ткани – она становится грубой, хрупкой, пористой. Пространства, которые образуются в суставах, заполняются ферментами и лейкоцитами, они и провоцируют развитие воспалительного процесса.
Все это приводит к уменьшению смазки, которая со временем полностью исчезает. В результате этого суставы трутся друг о друга, это провоцирует нестерпимые боли и развитие сильного воспаления.
Чтобы устранить все неприятные симптомы обязательно требуется лечение суставов у собак. При обследовании ветеринар может назначить специальное лекарство, которое может быть в виде таблеток, инъекций или мазей. Обязательно рекомендуется применять для питомцев хондропротекторы для суставов и костей.


Зачем нужно использовать хондропротекторы для собак? Рассмотрим случаи их применения:
- их нужно применять при артрите и артрозе;
- хондропротекторы обязательно должны принимать взрослые собаки от 8 лет, а также животные крупного размера. Данные препараты назначаются в качестве профилактической терапии. Особенно важно средства применять для собак крупных пород, потому что у них часто встречаются болезни суставов и костей;
- лекарства для суставов и связок рекомендуется применять после болезней в составе профилактической терапии;
- дополнительно назначаются при наложении шины. Если животное в этот период будет дополнительно принимать хондроитин и глюкозамин, то оно намного быстрее выздоровеет;
- применяются при нарушении метаболизма. Обычно при расстройстве обмена веществ наблюдается нехватка полезных элементов, витаминов, минералов. Все это приводит к развитию остеопороза, остеодистрофии, рахита;
- при расстройствах с аутоиммунным характером.
Причины возникновения боли
Существует огромное количество причин возникновения боли в суставах. Как правило, они могут быть связаны с изнашиванием хрящевой ткани, либо с прогрессированием заболеваний воспалительного типа. Наиболее распространенными заболеваниями суставов у собак являются:
- Артроз – тяжелое и трудноизлечимое хроническое заболевание суставов, обусловленное изнашиванием внутрисуставного хряща. С течением времени помимо хряща изменениям подвергаются и другие составляющие сустава. Довольно часто артроз возникает из-за старения клеток хрящевой ткани. Болезнь развивается медленно, и явные признаки могут быть долгое время не замечены. Причиной возникновения данного заболевания могут быть и травмы различного характера, чрезмерные нагрузки, большой вес собаки и другие.
- Одной из причин появления боли в суставе может быть артрит. Это воспалительное заболевание хрящей и суставов. Течение данной патологии может быть острым и хроническим. Артриту подвержены не только пожилые собаки, данная патология может развиться и в организме молодой особи. Выделяют несколько разновидностей данного заболевания в зависимости от причины их развития, возраста собаки и степени вовлечения в воспалительный процесс элементов, формирующих сустав. Основными факторами, способствующими возникновению артрита, являются: травмы различного генеза, физическая перегрузка сустава, генетическая предрасположенность, последствия сложных инфекций, функциональный сбой иммунной системы и другие.
- К часто встречающимся заболеваниям суставов относится остеохондроз, который проявляется в окостенении хряща с последующим разрушением сустава. Остеохондроз поражает собак вне зависимости от возраста и породы, но более подвержены такому заболеванию крупные собаки либо страдающие ожирением. Значительную роль в развитии данной патологии играют питание и генетика.
Основные виды препаратов
Все хондропротекторы для суставов обычно разделяют на разновидности. Разделение обычно производится в зависимости от состава. К основным видам можно отнести следующие:
- препараты с содержанием сульфат глюкозамина;
- витамины с сульфатом хондроитином;
- с сульфатом хондроитином и гиалуроновой кислотой;
- комплексы с гиалурановой кислотой.
Помимо активных элементов из списка выше, хондропротекторы имеют и другие компоненты:
- антиоксиданты. Эти вещества оказывают положительное влияние на состояние кожный покров и костную ткань больных животных, а также на собак в возрасте;
- разнообразные микроэлементы. Они нормализуют работу хрящей. Среди них можно выделить цинк, селен, медь, марганец. Они снижают воспаление;
- полезные элементы под названием гликозаминогликаны. Благодаря им повышается эластичность суставной ткани;
- дополнительно в составе хондропротекторов предусмотрены вытяжки из растений. Они требуются для снятия признаков воспалительного процесса хрящевой ткани, а также для профилактики различных болезней суставов.
Так какие витамины для суставов требуется давать собакам? Рассмотрим самые популярные и эффективные хондропротекторы, которые предназначены для домашних животных.
Все хондропротекторы для собак можно условно разделить на несколько групп. Это зависит от их состава и основных действующих компонентов:
- препараты, содержащие сульфат глюкозамина;
- средства с сульфатом хондроитина;
- средства, содержащие гиалуроновую кислоту;
- комплексы с глюкозамином;
- комплексы с гиалуроновой кислотой и сульфатом хондроитина.
Также в препаратах содержатся следующие вещества:
- GAGs или гликозаминогликаны – компоненты, необходимые хрящевым тканям для сохранения эластичности. Это своеобразные амортизаторы, без которых о правильном функционировании суставов у животных не может быть речи. Они назначаются, когда у собаки наблюдается разрушение тканей суставных капсул.
- Антиоксиданты – вещества, которые являются «палочкой-выручалочкой» даже для совсем старых и больных собак любых пород.
- Вытяжки из лекарственных растений, таких как ромашка, крапива. Они снимают воспаление и оказывают профилактическое действие в отношении развития ревматизма, артрита и других патологий.
- Микроэлементы, необходимые для правильной работы суставов. Как правило, это селен, медь, марганец, цинк и другие. Они также необходимы для снятия воспалений.Ветеринарных препаратов-хондропротекторов на рынке существует немало, в том числе и с глюкозамином.Есть средства различной ценовой категории, качества, эффективности и состава. Предлагаем вам ознакомиться с самыми популярными (если судить по отзывам) среди заводчиков и любителей собак препаратами.
Артрогликан
В состав этого комплексного средства входят основные компоненты глюкозамин и хондроитин, а также селен, кальций и витамин Е. Он не только действует на суставы восстанавливающе, он также является отличным анальгетиком и снимает все признаки воспалений. Артрогликан – антиоксидант, который при этом укрепляет сосуды.
За счет воздействия всех ингредиентов, в том числе глюкозамина, препарат способен замедлить разрушение тканей хряща, также восстанавливает его разрушенные элементы. Один из главных эффектов – стимуляция производства суставной жидкости, что положительно сказывается на подвижности органа. Нельзя не отметить и его положительное воздействие на сердце и всю опорно-двигательную систему организма в целом.
Артрогликан для собак любых пород выпускается в таблетках. Они принимают из расчета 1 шт на 10 кг веса собаки 2 раза в сутки. Лекарство рекомендуют животным старше 6-ти лет и тем, у кого имеются проблемы с суставами. Неплохо пропить препарат для профилактики заболеваний весной и при недостатке физической активности или некачественного кормления. Лечение назначает ветеринарный врач, но, как правило, минимальный курс длится не менее 3 недель.
Хондрокан
Этот чешский препарат отличается высоким содержанием сульфатов глюкозамина и хондроитина, антиоксидантов, коллагена, минералов и витаминов. Судя по отзывам, считается одним из самых эффективных средств для лечения заболеваний суставов, среди которых выделяют воспалительные и разрушающие ткани. Он способен восстановить хрящи, связки или кости даже в случае значительных травм и при хронических заболеваниях разной степени тяжести. Ветеринары часто назначают его собакам, страдающим от дисплазии.
Хондрокан выпускается в двух формах – порошок и сироп. Но в любом случае перед применением средство разбавляется в воде и затем вводится в корм. Кстати, нельзя давать собаке сразу суточную норму. Сначала в течение недели препарат добавляют в пищу каждый день из расчета 1/7-1/10 суточной дозы. Затем лекарство дают ежедневно в полной мере в течение не менее 2 месяцев.
Обычно курс приема Хондрокана повторяется 2-3 раза в течение года. В отдельных случаях ветеринары назначают непрерывный прием лекарства.
Хондроитин Комплекс
Этот препарат можно приобрести в человеческой аптеке. Самое главное действие – защита суставов от разрушений, регенерация их тканей, стимуляция синтеза коллагенов, а также восстановление кальциево-фосфорного обмена. Препарат также является неплохим анальгетиком.


Главные действующие вещества – традиционно глюкозамин и хондроитин. Хондроитин Комплекс прописывают собакам с любыми заболеваниями опорно-двигательной системы, в том числе и при переломах.
Форма выпуска – капсулы, которые даются собаке до еды 1-2 раза в день. Но все-таки дозировку и длительность срока приема должен назначать ветеринар. Как правило, терапия длится не менее 3-8 недель. Отзывы в основном о его действии неплохие, несмотря на то, что препарат человеческий.
Хондартрон
Еще один неплохой и известный хондропротектор и анальгетик. Выписывается собакам, которые мучаются с заболеваниями суставов, костей, связок. Хондартрон легко снимает воспаления, оказывает восстанавливающее действие на ткани опорно-двигательной системы.
Ветеринары часто назначают его при дисплазии, бурсите, артрите, переломах и растяжениях и других тяжелых заболеваниях. Хондартрон прописывают щенкам крупных пород как средство для профилактики рахита. Собак преклонного возраста он способен избавить от слабости в лапах.
Форма выпуска – инъекционный раствор или капли пероральные. В первом случае вводится в течение пары недель подкожно или в мышцу 2 раза в сутки с целью лечения собаки. Дозировка 0,1 мл на 1 кг массы. Во втором случае (для профилактики) закапывается прямо в пасть. Применять следует ежедневно в течение не менее 2 недель из расчета 0,3 мл на 10 кг веса.
Хондролон
Судя по отзывам заводчиков, незаменим при болезнях, сопровождающихся разрушением тканей хрящей. Снимает боли, улучшает подвижность суставов, восстанавливает кальциево-фосфорный обмен и элементы сустава. Назначается собакам при артрозах, остеохондрозах и т.д. Эффект во время лечения появляется очень быстро и даже после окончания курса еще долго сохраняется. В составе – сульфат хондроитина.
Выпускается в форме вещества для приготовления инъекционного раствора (1 ампула на 1 мл воды ля инъекций). Вводится крупным породам собак массой 30-40 кг внутримышечно по 100 мг через сутки. В отдельных случаях доза может быть увеличена. Курс длительный – собаке придется выдержать не менее 25 уколов. Кстати, его следует повторять раз в год.
Характерные симптомы
Довольно часто первые симптомы болезни суставов протекают настолько мягко, что даже самые внимательные владельцы могут их не заметить у питомца. Они усиливаются постепенно и становятся более видимыми.
Основными симптомами поражения суставов у собак являются:
- отказ от прогулок, игр;
- вялость;
- нетвердость походки;
- укорочение шага;
- хромота, спровоцированная болью;
- скуление при поднятии и начале движения;
- взвизгивает при прикосновении к больному суставу;
- ухудшение аппетита;
- снижение веса.
Существуют характерные отличия для каждого из заболеваний. Например, при артритах может наблюдаться повышение температуры тела, возникновение отечности, видимые суставные деформации.
Как правило, все симптомы усугубляются в холодную, влажную погоду.
Ходропротекторы для любых собак
Во многих ветеринарных аптеках можно найти витамины для суставов, хрящей, которые можно использовать для собак любой породы, разного возраста и с различной массой тела. В их составе содержатся все необходимые вещества для укрепления костей и связок, а также для защиты животных от многих болезней суставов.
Артрогликан
Хондропротектор является просто находкой для многих собаководов, которые сталкиваются с проблемами суставов у своих питомцев. Это средство обладает целым рядом положительных свойств:
- восстанавливает работоспособность хрящевой ткани;
- устраняет воспалительные процессы;
- оказывает обезболивающее воздействие;
- обладает антиоксидантным воздействием. За счет этого при использовании препарата происходит восстановление структуры сосудов.
Стоит отметить! Препарат обладает главной особенностью – он стимулирует образование суставной жидкости. За счет этого происходит активное восстановление разрушенной хрящевой ткани, что положительно сказывается на состоянии опорно-двигательного аппарата.
Хондропротектор выпускается в виде таблеток. Таблетки рекомендуется использовать для собак, у которых имеются проблемы с хрящами и суставами, а также для животных старше 6 лет.
Хондрокан
Хондрокан является эффективным средством, которое помогает восстановить хрящевую и костную ткань. В составе имеется высокое содержание двух важных элементов, также содержатся дополнительные вещества – витаминно-минеральные добавки, коллаген, антиоксиданты.


При приеме лекарства происходит активное восстановление хрящевой, костной ткани. Его также можно использовать в качестве профилактического средства после болезней, различных травм. Выпускается в виде сиропа и порошка.
Хондроитин комплекс
Хондроитин комплекс обычно назначается для людей, но его также можно применять для собак. Приобрести его можно в любой аптеке.
Стоит выделить основные действия хондропротектора:
- при приеме наблюдается восстановление фосфорно-кальциевого обмена;
- оказывается стимулирующее воздействие на синтез коллагена;
- защита и восстановление поврежденных суставных тканей;
- дополнительно оказывает обезболивающее воздействие.
Важно! Комплекс назначается животным, у которых имеются проблемы с суставами и опорно-двигательным аппаратом. Стоит применять при наличии болезней и травм. Перед применением необходимо проконсультироваться с ветеринаром.
Хондартрон
Хондартрон является эффективным средством, которое позволяет восстановить поврежденную хрящевую ткань, также оно оказывает обезболивающее воздействие. Препарат устраняет воспалительные процессы, оказывает положительное воздействие на функционирование опорно-двигательного аппарата.
Назначается хондропротектор при следующих состояниях:
- при растяжениях;
- при переломах;
- при дисплазии;
- применяется при артрите, бурсите и других похожих заболеваниях;
- назначается старым животным. В этих случаях лекарство помогает устранить слабость в конечностях;
- ветеринары рекомендуют применять хондропротектор для щенков с большой массой. Средство поможет предотвратить развитие рахита.
Фитомины Веда
Фитомины Веда является российским средством, которое содержит в основе растительные компоненты. Оно подходит для собак разного возраста. В эту линейку входит популярное средство «Биоритм», которое пользуется высоким спросом среди собаководов.
Особенности Биоритма состоят в том, что препарат оказывает комплексное воздействие на организм животного. При его приеме происходит восполнение всех важных веществ, что положительно отражается на суставах, костях, хрящах, связках, коже, шерсти.
Медикаментозное лечение
Медикаментозное лечение суставов у домашних питомцев необходимо начинать только после того, как будет определена причина возникновения болезненных ощущений. Ни в коем случае не стоит применять препараты самостоятельно без консультации ветеринара, так как выбор лекарственных средств и их дозировка подбираются исключительно индивидуально. Неправильно подобранное лечение может привести к печальным последствиям.
Для уменьшения болевого синдрома могут назначаться нестероидные противовоспалительные препараты. Наиболее популярным препаратом данной группы являются Римадил. Выпускается он в форме таблеток и инъекций. Лекарственное средство обладает анальгетическим и жаропонижающим свойствами. Действующее вещество препарата – сильный анальгетик карпрофен, способный устранять болевые ощущения у животного на длительное время (10-12 часов).
Не менее популярным нестероидным противовоспалительным препаратом является Мелоксидил. Выпускается в виде суспензии. Применять препарат можно не только перорально, но и в смеси с кормом. Существенное преимущество Мелоксидила заключается в том, что он имеет минимум побочных эффектов и удобен в применении.
Довольно эффективно снижают воспаление и существенно улучшают состояние любимого питомца гормональные препараты (кортикостероиды). Наиболее часто применяются в ветеринарной медицине Преднизолон и Гидрокортизон. Кортикостероиды оказывают подавляющее воздействие на иммунную систему, блокируя выработку веществ, которые вызывают воспалительные реакции.
Хондропротекторы – одни из ключевых ветеринарных препаратов для борьбы с суставными повреждениями у собак. Благодаря сульфатам глюкозамина и хондроитина лекарственные средства замедляют разрушение хрящевой ткани и способствуют ее восстановлению. Также в состав препаратов входят витамины, минералы, которые благоприятно влияют на опорно-двигательную систему животного. К таким средствам относят: Катрофен, Страйд, Артроплекс, Хондроитин, Терафлекс, Стопартрит и другие.
При лечении болезней суставов применяют антибиотики широкого спектра действия, такие как: Амоксициллин, Линкомицин, Цефалексин, Гентамицин и другие.
Для более эффективного лечения любой болезни суставов у собак назначают специальную диету. В рационе должен отсутствовать сухой корм, содержащий большое количество углеводов и крахмала. Также необходимо исключить из рациона злаки, картофель, поскольку такие продукты могут спровоцировать обострение имеющегося заболевания.
В борьбе с данным недугом широко применяется физиотерапевтическое лечение. Например, массаж улучшает кровообращение в пораженной конечности, уменьшает боли, расслабляет мышцы, способствует рассасыванию экссудата в суставах.
Для стимулирования восстановительных процессов в хрящевой ткани используют прогревание. Данная процедура благоприятно воздействует на связки суставов, тем самым повышает их эластичность и улучшает подвижность.
Хондропротекторы для крупных собак
Существует отдельная группа хондропротекторов, которые содержат в составе витамины для суставов собакам крупных пород. Они рассчитаны специально для животных с большой массой тела. Назначать их может ветеринар, при желании владельцы собак могут подобрать их самостоятельно в ветеринарной аптеке.
Хондролон
Препарат Хондролон обладает высокой эффективностью. Если верить отзывам многих владельцев собак, то положительное действие наблюдается практически сразу после начала приема препарата. Хондропротектор для больших собак имеет следующие положительные свойства:
- вызывает усиление подвижности суставов;
- устраняет болевые ощущения;
- восстанавливает фосфорно-кальциевый обмен.
Выпускается препарат в виде лиофилизата, из которого делается раствор. Применяется в виде инъекций.
Банхарен
Лекарство Хондролон вызывает снижение болевых ощущений, а также оно укрепляет структуру хрящевой ткани. Оно обладает положительным качеством – при его применении не проявляются побочные симптомы. В соответствии с клиническими исследованиями было установлено, что эффект после приема может наблюдаться на протяжении 6 месяцев.
Инструкция по применению
Все хондропротекторы для собак имеют свои инструкции по применению. О том, как принимать описанные в статье препараты, мы уже говорили. Но все-таки есть и общие рекомендации по приему лекарств.
- Помните, что хондропротекторы для собак действуют достаточно медленно, так что не стоит ждать молниеносного эффекта после разового приема. Как правило, толк будет только в случае прохождения полного курса лечения, назначенного специалистом. Иначе покупка этих препаратов – пустая трата денег.
- Если у собаки выявлена дисплазия, то приготовьтесь лечиться очень долго, а, возможно, и постоянно и без перерыва. К сожалению, окончательно исправить ситуацию в этом случае не смогут даже самые дорогие хондропротекторы с глюкозамином.
- Иногда собаке могут быть назначены человеческие препараты. В этом случае обязательно уточните дозировку у ветеринара, так как в инструкции будут указаны курсы лечения, подходящие только для человека. Помните, что многие лекарства для людей не годятся для животных.
- Как правило, хондропротекторы для собак в пожилом возрасте назначаются для постоянного применения. Если давать их щенку крупной породы для профилактики, то риск возникновения проблем с суставами и неправильного постава лап снижается.
Противопоказания
Проанализировав инструкции по применению описанных средств, мы пришли к выводу, что особых противопоказаний хондропротекторы для собак любой породы не имеют. В отдельных случаях могут возникнуть аллергии, которые проходят сразу после отмены лекарства. Они проявляются в случае непереносимости какого-либо вещества в составе средства. Нежелательно или с осторожностью дают хондропротекторы беременным и кормящим сукам, а также собакам с заболеваниями почек или системы пищеварения.

Загрузка …
Каждый препарат имеет определенную схему использования, которая может иметь некоторые отличия. Однако имеется некоторые общие особенности, которые важно помнить:
- стоит учитывать, что воздействие хондропротекторов достаточно медленное. Если вы хотите, чтобы ваш питомец смог полностью восстановиться, то он должен применять препарат на протяжении всего курса, иначе лечение будет не эффективным;
- у крупных собак часто возникает дисплазия, по этой причине у них лечение должно быть непрерывное. Стоит обратить внимание, что средства с хондроитином и глюкозамином не всегда могут помочь;
- иногда собаки могут принимать препараты, которые предназначены для людей. Назначать их должны только ветеринарные специалисты;
- возрастным собакам рекомендуется давать хондропротекторы регулярно. А вот крупнопородным питомцам и щенкам большого размера данные средства требуется принимать с раннего возраста, это снизит риск появления опасных болезней суставов.
Обратите внимание! Перед тем как использовать хондропротекторы, обязательно нужно внимательно изучить инструкцию по применению. Многие из них имеют противопоказания, а также могут вызывать побочные симптомы.
Хондропротекторы для собак являются важными средствами, которые смогут защитить их суставы и кости от разрушения и других негативных процессов. Ветеринары рекомендуют применять их для питомцев регулярно в качестве профилактики, так можно будет оградить своего любимца от опасных болезней, которые могут возникнуть с течением возраста.
Автор и ведущий рубрики:Ветеринарный врачСмирнов Николай Евгеньевич
Хотите задать вопрос по статье или что-то уточнить? Звоните 79774692712, проконсультируем.
tvoisustavi.ru
Витамины для собак для суставов

У собак, также как и у людей, иногда могут быть проблемы с суставами, которые могут доставлять серьезные трудности. Чтобы оградить своего любимца от многих неприятных болезней, стоит проконсультироваться по этому вопросу с ветеринарным специалистом.
Зачастую ветеринары рекомендуют применять для лечения и в качестве профилактики витамины для собак для суставов.
Необходимость применения хондропротекторов
Собаки считаются подвижными и активными животными, которые постоянно находятся в движении. В состав суставной ткани входят важные вещества – гликозаминогликаны, которые обеспечивают суставам хорошую эластичность и подвижность, также они их смазывают.
Обратите внимание! У собак, также как и у людей, с возрастом происходит ухудшение структуры суставной ткани – она становится грубой, хрупкой, пористой. Пространства, которые образуются в суставах, заполняются ферментами и лейкоцитами, они и провоцируют развитие воспалительного процесса.
Все это приводит к уменьшению смазки, которая со временем полностью исчезает. В результате этого суставы трутся друг о друга, это провоцирует нестерпимые боли и развитие сильного воспаления.
Чтобы устранить все неприятные симптомы обязательно требуется лечение суставов у собак. При обследовании ветеринар может назначить специальное лекарство, которое может быть в виде таблеток, инъекций или мазей. Обязательно рекомендуется применять для питомцев хондропротекторы для суставов и костей.
Зачем нужно использовать хондропротекторы для собак? Рассмотрим случаи их применения:
- их нужно применять при артрите и артрозе;
- хондропротекторы обязательно должны принимать взрослые собаки от 8 лет, а также животные крупного размера. Данные препараты назначаются в качестве профилактической терапии. Особенно важно средства применять для собак крупных пород, потому что у них часто встречаются болезни суставов и костей;
- лекарства для суставов и связок рекомендуется применять после болезней в составе профилактической терапии;
- дополнительно назначаются при наложении шины. Если животное в этот период будет дополнительно принимать хондроитин и глюкозамин, то оно намного быстрее выздоровеет;
- применяются при нарушении метаболизма. Обычно при расстройстве обмена веществ наблюдается нехватка полезных элементов, витаминов, минералов. Все это приводит к развитию остеопороза, остеодистрофии, рахита;
- при расстройствах с аутоиммунным характером.
Основные виды препаратов
Все хондропротекторы для суставов обычно разделяют на разновидности. Разделение обычно производится в зависимости от состава. К основным видам можно отнести следующие:
- препараты с содержанием сульфат глюкозамина;
- витамины с сульфатом хондроитином;
- с сульфатом хондроитином и гиалуроновой кислотой;
- комплексы с гиалурановой кислотой.
Помимо активных элементов из списка выше, хондропротекторы имеют и другие компоненты:
- антиоксиданты. Эти вещества оказывают положительное влияние на состояние кожный покров и костную ткань больных животных, а также на собак в возрасте;
- разнообразные микроэлементы. Они нормализуют работу хрящей. Среди них можно выделить цинк, селен, медь, марганец. Они снижают воспаление;
- полезные элементы под названием гликозаминогликаны. Благодаря им повышается эластичность суставной ткани;
- дополнительно в составе хондропротекторов предусмотрены вытяжки из растений. Они требуются для снятия признаков воспалительного процесса хрящевой ткани, а также для профилактики различных болезней суставов.
Так какие витамины для суставов требуется давать собакам? Рассмотрим самые популярные и эффективные хондропротекторы, которые предназначены для домашних животных.
Ходропротекторы для любых собак
 Во многих ветеринарных аптеках можно найти витамины для суставов, хрящей, которые можно использовать для собак любой породы, разного возраста и с различной массой тела. В их составе содержатся все необходимые вещества для укрепления костей и связок, а также для защиты животных от многих болезней суставов.
Во многих ветеринарных аптеках можно найти витамины для суставов, хрящей, которые можно использовать для собак любой породы, разного возраста и с различной массой тела. В их составе содержатся все необходимые вещества для укрепления костей и связок, а также для защиты животных от многих болезней суставов.
Артрогликан
Артрогликан имеет в своем составе два важных элемента – хондроитин и глюкозамин. Помимо них также присутствуют витамины и минералы:
- витамин Е;
- кальций;
- селен.
Хондропротектор является просто находкой для многих собаководов, которые сталкиваются с проблемами суставов у своих питомцев. Это средство обладает целым рядом положительных свойств:
- восстанавливает работоспособность хрящевой ткани;
- устраняет воспалительные процессы;
- оказывает обезболивающее воздействие;
- обладает антиоксидантным воздействием. За счет этого при использовании препарата происходит восстановление структуры сосудов.
Стоит отметить! Препарат обладает главной особенностью – он стимулирует образование суставной жидкости. За счет этого происходит активное восстановление разрушенной хрящевой ткани, что положительно сказывается на состоянии опорно-двигательного аппарата.
Хондропротектор выпускается в виде таблеток. Таблетки рекомендуется использовать для собак, у которых имеются проблемы с хрящами и суставами, а также для животных старше 6 лет.
Хондрокан
Хондрокан является эффективным средством, которое помогает восстановить хрящевую и костную ткань. В составе имеется высокое содержание двух важных элементов, также содержатся дополнительные вещества – витаминно-минеральные добавки, коллаген, антиоксиданты.
При приеме лекарства происходит активное восстановление хрящевой, костной ткани. Его также можно использовать в качестве профилактического средства после болезней, различных травм. Выпускается в виде сиропа и порошка.
Хондроитин комплекс
Хондроитин комплекс обычно назначается для людей, но его также можно применять для собак. Приобрести его можно в любой аптеке.
Стоит выделить основные действия хондропротектора:
- при приеме наблюдается восстановление фосфорно-кальциевого обмена;
- оказывается стимулирующее воздействие на синтез коллагена;
- защита и восстановление поврежденных суставных тканей;
- дополнительно оказывает обезболивающее воздействие.
Важно! Комплекс назначается животным, у которых имеются проблемы с суставами и опорно-двигательным аппаратом. Стоит применять при наличии болезней и травм. Перед применением необходимо проконсультироваться с ветеринаром.
Хондартрон
Хондартрон является эффективным средством, которое позволяет восстановить поврежденную хрящевую ткань, также оно оказывает обезболивающее воздействие. Препарат устраняет воспалительные процессы, оказывает положительное воздействие на функционирование опорно-двигательного аппарата.
Назначается хондропротектор при следующих состояниях:
- при растяжениях;
- при переломах;
- при дисплазии;
- применяется при артрите, бурсите и других похожих заболеваниях;
- назначается старым животным. В этих случаях лекарство помогает устранить слабость в конечностях;
- ветеринары рекомендуют применять хондропротектор для щенков с большой массой. Средство поможет предотвратить развитие рахита.
Фитомины Веда
Фитомины Веда является российским средством, которое содержит в основе растительные компоненты. Оно подходит для собак разного возраста. В эту линейку входит популярное средство «Биоритм», которое пользуется высоким спросом среди собаководов.
Особенности Биоритма состоят в том, что препарат оказывает комплексное воздействие на организм животного. При его приеме происходит восполнение всех важных веществ, что положительно отражается на суставах, костях, хрящах, связках, коже, шерсти.
Хондропротекторы для крупных собак
 Существует отдельная группа хондропротекторов, которые содержат в составе витамины для суставов собакам крупных пород. Они рассчитаны специально для животных с большой массой тела. Назначать их может ветеринар, при желании владельцы собак могут подобрать их самостоятельно в ветеринарной аптеке.
Существует отдельная группа хондропротекторов, которые содержат в составе витамины для суставов собакам крупных пород. Они рассчитаны специально для животных с большой массой тела. Назначать их может ветеринар, при желании владельцы собак могут подобрать их самостоятельно в ветеринарной аптеке.
Хондролон
Препарат Хондролон обладает высокой эффективностью. Если верить отзывам многих владельцев собак, то положительное действие наблюдается практически сразу после начала приема препарата. Хондропротектор для больших собак имеет следующие положительные свойства:
- вызывает усиление подвижности суставов;
- устраняет болевые ощущения;
- восстанавливает фосфорно-кальциевый обмен.
Выпускается препарат в виде лиофилизата, из которого делается раствор. Применяется в виде инъекций.
Банхарен
Лекарство Хондролон вызывает снижение болевых ощущений, а также оно укрепляет структуру хрящевой ткани. Оно обладает положительным качеством – при его применении не проявляются побочные симптомы. В соответствии с клиническими исследованиями было установлено, что эффект после приема может наблюдаться на протяжении 6 месяцев.
Инструкция по применению
Каждый препарат имеет определенную схему использования, которая может иметь некоторые отличия. Однако имеется некоторые общие особенности, которые важно помнить:
- стоит учитывать, что воздействие хондропротекторов достаточно медленное. Если вы хотите, чтобы ваш питомец смог полностью восстановиться, то он должен применять препарат на протяжении всего курса, иначе лечение будет не эффективным;
- у крупных собак часто возникает дисплазия, по этой причине у них лечение должно быть непрерывное. Стоит обратить внимание, что средства с хондроитином и глюкозамином не всегда могут помочь;
- иногда собаки могут принимать препараты, которые предназначены для людей. Назначать их должны только ветеринарные специалисты;
- возрастным собакам рекомендуется давать хондропротекторы регулярно. А вот крупнопородным питомцам и щенкам большого размера данные средства требуется принимать с раннего возраста, это снизит риск появления опасных болезней суставов.
Обратите внимание! Перед тем как использовать хондропротекторы, обязательно нужно внимательно изучить инструкцию по применению. Многие из них имеют противопоказания, а также могут вызывать побочные симптомы.
Хондропротекторы для собак являются важными средствами, которые смогут защитить их суставы и кости от разрушения и других негативных процессов. Ветеринары рекомендуют применять их для питомцев регулярно в качестве профилактики, так можно будет оградить своего любимца от опасных болезней, которые могут возникнуть с течением возраста.
Автор и ведущий рубрики: Ветеринарный врач Смирнов Николай Евгеньевич
Хотите задать вопрос по статье или что-то уточнить? Звоните +79774692712, проконсультируем.
ivethelp.ru
чем лечить и как правильно
У собаки болят суставы, чем и как лечить? Довольно часто этим вопросом задаются многие владельцы домашних питомцев, так как боли в суставах являются распространенным мучительным проявлением различных заболеваний опорно-двигательного аппарата собак. Для того чтобы лечение проходило гораздо легче и было эффективным, очень важно обнаружить заболевание суставов на ранней стадии развития и правильно определить причину его возникновения. Поэтому, заметив первые признаки отклонений в самочувствии любимца, следует обратиться к ветеринару. Специалист установит точный диагноз и ответит на вопрос, чем и как лечить это неприятное заболевание.

Содержание статьи
Причины возникновения боли
Существует огромное количество причин возникновения боли в суставах. Как правило, они могут быть связаны с изнашиванием хрящевой ткани, либо с прогрессированием заболеваний воспалительного типа. Наиболее распространенными заболеваниями суставов у собак являются:
- Артроз — тяжелое и трудноизлечимое хроническое заболевание суставов, обусловленное изнашиванием внутрисуставного хряща. С течением времени помимо хряща изменениям подвергаются и другие составляющие сустава. Довольно часто артроз возникает из-за старения клеток хрящевой ткани. Болезнь развивается медленно, и явные признаки могут быть долгое время не замечены. Причиной возникновения данного заболевания могут быть и травмы различного характера, чрезмерные нагрузки, большой вес собаки и другие.
- Одной из причин появления боли в суставе может быть артрит. Это воспалительное заболевание хрящей и суставов. Течение данной патологии может быть острым и хроническим. Артриту подвержены не только пожилые собаки, данная патология может развиться и в организме молодой особи. Выделяют несколько разновидностей данного заболевания в зависимости от причины их развития, возраста собаки и степени вовлечения в воспалительный процесс элементов, формирующих сустав. Основными факторами, способствующими возникновению артрита, являются: травмы различного генеза, физическая перегрузка сустава, генетическая предрасположенность, последствия сложных инфекций, функциональный сбой иммунной системы и другие.
- К часто встречающимся заболеваниям суставов относится остеохондроз, который проявляется в окостенении хряща с последующим разрушением сустава. Остеохондроз поражает собак вне зависимости от возраста и породы, но более подвержены такому заболеванию крупные собаки либо страдающие ожирением. Значительную роль в развитии данной патологии играют питание и генетика.

Характерные симптомы
Довольно часто первые симптомы болезни суставов протекают настолько мягко, что даже самые внимательные владельцы могут их не заметить у питомца. Они усиливаются постепенно и становятся более видимыми.
Основными симптомами поражения суставов у собак являются:
- отказ от прогулок, игр;
- вялость;
- нетвердость походки;
- укорочение шага;
- хромота, спровоцированная болью;
- скуление при поднятии и начале движения;
- взвизгивает при прикосновении к больному суставу;
- ухудшение аппетита;
- снижение веса.
Существуют характерные отличия для каждого из заболеваний. Например, при артритах может наблюдаться повышение температуры тела, возникновение отечности, видимые суставные деформации.
Как правило, все симптомы усугубляются в холодную, влажную погоду.

Медикаментозное лечение
Медикаментозное лечение суставов у домашних питомцев необходимо начинать только после того, как будет определена причина возникновения болезненных ощущений. Ни в коем случае не стоит применять препараты самостоятельно без консультации ветеринара, так как выбор лекарственных средств и их дозировка подбираются исключительно индивидуально. Неправильно подобранное лечение может привести к печальным последствиям.
Для уменьшения болевого синдрома могут назначаться нестероидные противовоспалительные препараты. Наиболее популярным препаратом данной группы являются Римадил. Выпускается он в форме таблеток и инъекций. Лекарственное средство обладает анальгетическим и жаропонижающим свойствами. Действующее вещество препарата — сильный анальгетик карпрофен, способный устранять болевые ощущения у животного на длительное время (10-12 часов). Римадил противопоказан беременным и кормящим собакам, а также имеющим индивидуальную непереносимость карпрофена. С особой осторожностью назначают препарат животным с хроническими заболеваниями сердечно-сосудистой системы, печени, почек.
Не менее популярным нестероидным противовоспалительным препаратом является Мелоксидил. Выпускается в виде суспензии. Применять препарат можно не только перорально, но и в смеси с кормом. Существенное преимущество Мелоксидила заключается в том, что он имеет минимум побочных эффектов и удобен в применении. Противопоказан животным с высокой чувствительностью к основному компоненту препарата мелоксикаму. Запрещен собакам с заболеваниями пищеварительной системы, почечной и печеночной недостаточностью.
Довольно эффективно снижают воспаление и существенно улучшают состояние любимого питомца гормональные препараты (кортикостероиды). Наиболее часто применяются в ветеринарной медицине Преднизолон и Гидрокортизон. Кортикостероиды оказывают подавляющее воздействие на иммунную систему, блокируя выработку веществ, которые вызывают воспалительные реакции.

Хондропротекторы — одни из ключевых ветеринарных препаратов для борьбы с суставными повреждениями у собак. Благодаря сульфатам глюкозамина и хондроитина лекарственные средства замедляют разрушение хрящевой ткани и способствуют ее восстановлению. Также в состав препаратов входят витамины, минералы, которые благоприятно влияют на опорно-двигательную систему животного. К таким средствам относят: Катрофен, Страйд, Артроплекс, Хондроитин, Терафлекс, Стопартрит и другие.
При лечении болезней суставов применяют антибиотики широкого спектра действия, такие как: Амоксициллин, Линкомицин, Цефалексин, Гентамицин и другие.
Диета и физиотерапевтическое лечение
Для более эффективного лечения любой болезни суставов у собак назначают специальную диету. В рационе должен отсутствовать сухой корм, содержащий большое количество углеводов и крахмала. Также необходимо исключить из рациона злаки, картофель, поскольку такие продукты могут спровоцировать обострение имеющегося заболевания. Важно разнообразить меню собаки хрящами, зеленью и жирной рыбой. Не стоит кормить больное животное жирными сортами мяса, к которым относится свинина. Лучше отдать предпочтение говядине и птице.
В борьбе с данным недугом широко применяется физиотерапевтическое лечение. Например, массаж улучшает кровообращение в пораженной конечности, уменьшает боли, расслабляет мышцы, способствует рассасыванию экссудата в суставах.
Для стимулирования восстановительных процессов в хрящевой ткани используют прогревание. Данная процедура благоприятно воздействует на связки суставов, тем самым повышает их эластичность и улучшает подвижность.
veterinargid.ru
Как бороться с артритом у собак — советы ветеринаров
Собака – любознательное и подвижное животное, такой образ жизни невозможен, когда у питомца болят суставы. Артрит – проблема чаще возрастная, но может развиваться у молодых щенков, если порода генетически предрасположена к патологиям суставов. Независимо от причины заболевания, артрит доставляет немалый дискомфорт, а в запущенной форме лишает питомца движения. Наиболее подвержены таким патологиям крупные собаки и некоторые породы – чау-чау, далматинцы.
Этиопатогенез артрита
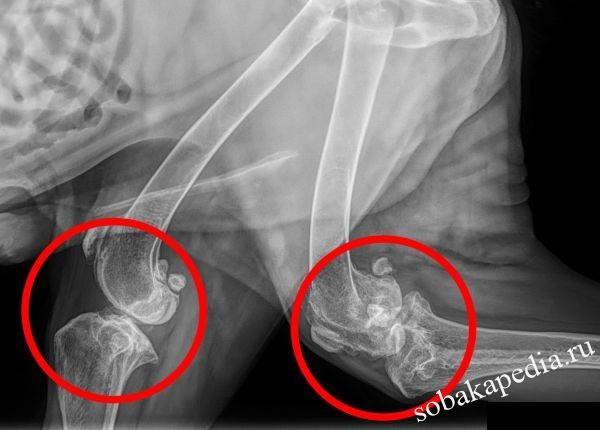
По статистике, каждая четвертая породистая собака в пожилом возрасте страдает разными заболеваниями суставов.
Понятие артрит комплексное и объединяет любые патологические изменения суставов. Каждый сустав в организме собаки защищен хрящевой тканью, которая нейтрализует болевые ощущения и служит смазкой, когда кости трутся друг о друга во время движения.
Повреждения хрящевой ткани вызывает болевой синдром.
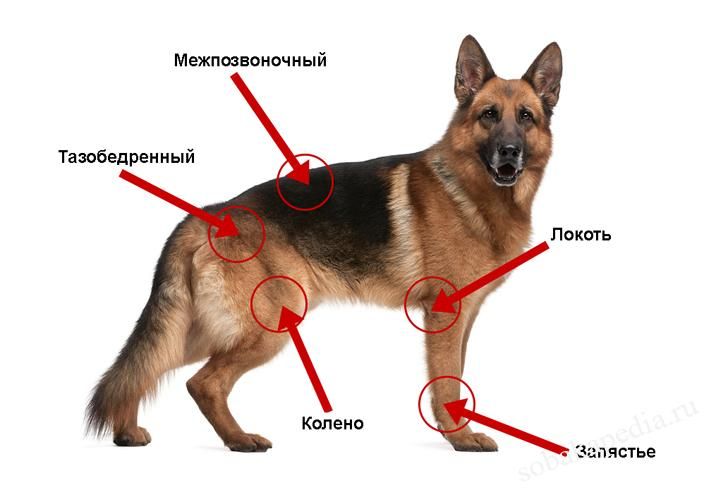
Патологические процессы в суставах могут быть спровоцированы разными причинами:
- воспаления;
- травмы;
- стрессовые ситуации;
- заболевания инфекционного характера.
В процессе заболевания хрящевая ткань уже не выполняет своей защитной функции. В результате трения костей происходит утолщение суставной капсулы, она теряет свою упругость, а это означает, что каждое движение требует больше усилий, вызывая боль и дискомфорт. Увеличивается риск получить травму.

Питомец инстинктивно меньше двигается, как следствие, увеличивается масса тела, развиваются сопутствующие проблемы и осложнения. Несмотря на то, что артрит в пожилом возрасте неизлечим, достижения современной медицины и забота владельца могут значительно облегчить состояние собаки и вернуть ее к нормальному образу жизни. В целях профилактики дважды в год необходимо показывать ветеринару даже здоровую собаку. Это позволит своевременно обнаружить заболевание, на этапе, когда лечение не займет много времени.
Какие бывают виды артрита у собак
Артриты классифицируют в соответствии с причинами заболевания.

Травматический артрит
Причиной могут быть любые механические повреждения:
- растяжения;
- вывихи;
- переломы;
- ушибы.
В зоне риска собаки, которым приходится испытывать серьезные физические нагрузки на здоровый хрящ. Чрезмерная подвижность в сочетании с травмой вызывают сбои в метаболических процессах в хряще и развитие в нем дегенеративных процессов. При таком суставном хряще амортизация в суставе невозможна. Совокупность всех факторов провоцирует развитие артрита.
Функциональный артрит
Механизм развития патологии аналогичен травматическому артриту с некоторыми отличиями. Причина — нерациональная нагрузка на хрящевую ткань, что и приводит к развитию дегенеративных процессов.
Дистрофический или метаболический артрит
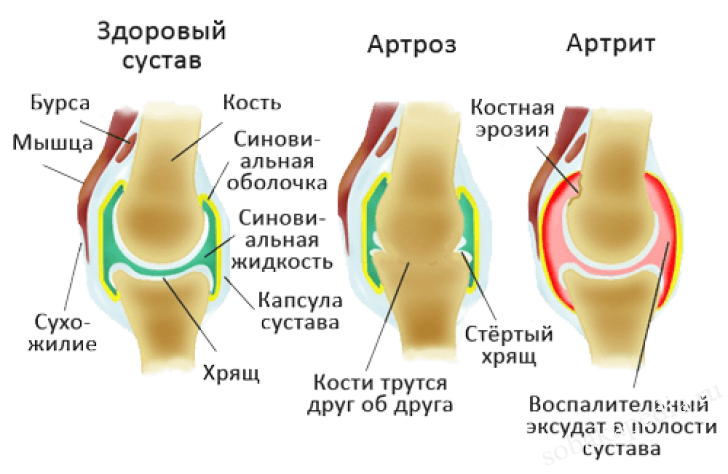
Причина развития патологии – нарушения в обменных процессах:
- Нарушение синтеза строительного материала для хрящевой ткани. В результате в синовиальной жидкости формируются кристаллы соли, острые края которых травмируют суставные ткани. Развивается воспалительный процесс.
- Гемохроматоз или переизбыток железа. Процесс, который вызывают изменения воспалительного характера в суставах.
- Нарушения обмена. У щенков в результате нарушения обмена кальция, фосфора или витамина D диагностируют рахит или остеодистрофию. У собаки с таким заболеванием костная ткань размягчается, деформируется, приобретает хрупкость. На фоне рахита у питомца развивается полиартрит в тяжелой форме.
Если причиной артрита являются нарушения метаболических процессов, вероятнее всего, патология является следствием более серьезного заболевания.
Гнойный артрит
В этом случае артрит осложнен инфекцией, которая проникает в сустав. Чаще всего речь идет о стрептококке или стафилококке. В запущенных случаях образуются гнойные свищи.
Генетический артрит
Причины патологии обусловлены генетическими факторами. Чаще всего артрит развивается на фоне прогрессирующей дисплазии тазобедренных суставов. Для заболевания характерно патологическое истончение хрящевой ткани между головкой бедра и вертлужной впадиной. У питомца развивается хроническая хромота, при наиболее тяжелых формах – полная неподвижность задних конечностей.

Еще один генетический фактор – врожденное снижение устойчивости хрящевой ткани, усиливающееся при чрезмерных физических нагрузках. Как следствие — нарушаются обменные процессы в хряще и развиваются дегенеративные процессы.
Скользкие полы дома также могут быть причиной развития патологии даже у здорового питомца. Любое подскальзывание влечет за собой травму. Если Вы планируете делать ремонт, учитывайте этот фактор риска.
Симптоматика артрита
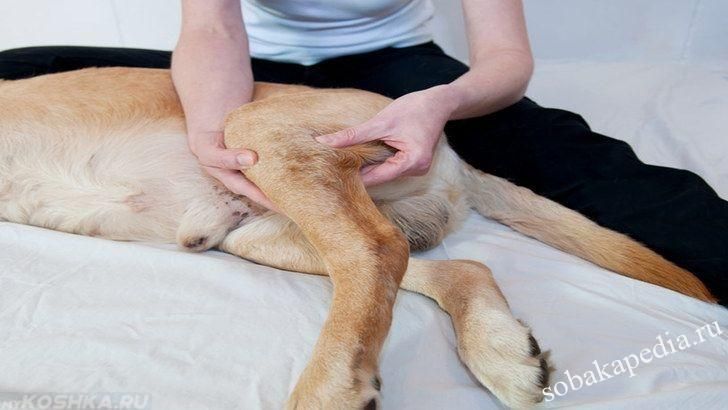
В постоянном контроле нуждаются собаки старше 6-7 лет и попавшие в группу риска по принадлежности к определенной породе. За такими питомцами нужно постоянно наблюдать, отслеживать малейшие изменения в поведении.
На развитие артрита указывают следующие симптомы:
- Снижение физической активности. Питомец часто уединяется, отказывается от прогулок, игр, выглядит сонливой и постоянно уставшей.
- Болевой синдром. Проявляется, когда собака пытается встать. Хромота, усиливающаяся сразу после отдыха или сна. Питомец при ходьбе не сгибает лапы, а во время ощупывания суставов проявляет признаки беспокойства, реагируя на дискомфорт.
- Избыточный вес. Неминуемо появляется, как следствие недостаточной активности.
- Неуклюжесть. Она заставляет собак отказываться от игр с другими питомцами и выполнять команды, которые требуют напряжения суставов и проявление определенной ловкости, например, «барьер».
- Затруднения, связанные с ходьбой по ступенькам
- Реагирование на изменения атмосферного давления
Помните, что ни одна патология, в том числе артрит, не развиваются в один день. Состояние собаки ухудшатся постепенно. Не игнорируйте внезапные изменения в характере питомца, не списывайте внезапное спокойствие на старость. На самом деле здоровая собака в возрасте 6-7 лет должна быть бодрой, активной и любознательной.
Возможные осложнения

На самой тяжёлой стадии патологии собака теряет способность ходить и выполнять команды. Суставной хрящ полностью деформируется, и суставная сумка значительно увеличивается в размерах, создавая сильную боль при ходьбе, наблюдается резкая потеря мышечной массы.
Сустав деформируется, ограничивается его подвижность, суставная щель исчезает, при этом почти вся поверхность сустава костенеет. В результате собака теряет способность двигаться. Потеря двигательной способности – главная причина, по которой приходится прибегнуть к усыплению.
Сустав представляет собой закрытую систему. Проникновение любой инфекции внутрь опасно осложнениями вплоть до ампутации конечности.
Диагностика артрита

Прежде всего, необходимо проанализировать динамику и характер хромоты. Этот критерий отображает динамику боли. Однако в этом случае важно учесть тип нервной системы и конституцию питомца.
Некоторые породы домашних животных имеют высокий порог боли, хромота, как симптом артрита, возникает у них на более поздней стадии патологии. У таких питомцев походка может восстанавливаться, когда заболевание еще не излечено. Нельзя прекращать курс терапии только на основании отсутствия хромоты у собаки.
При осмотре ветеринаром определяются следующие проявления артрита:
- атрофия мышц пораженных конечностей;
- дискомфорт при ощупывании;
- очевидный хруст и треск в суставе при ощупывании и простых движениях;
- движения напоминают отдельные рывки;
- снижение подвижности.
Получить полную информацию о заболевании можно только при помощи рентгеновского снимка. На первоначальных этапах развития заболевания патологические изменения на результатах исследования не отображаются, но болевой синдром при ходьбе уже отчетливо ощущается. По результатам рентгенографии специалист оценивает степень поражения сустава и дает заключение о стадии развития патологии.
Как правило, артрит развивается в одном суставе, однако, с прогрессированием заболевания поражаются и другие суставы. Прежде всего, воспалительный процесс затрагивает суставы, которые подвергались избыточной нагрузке. Если не начать терапию своевременно, в будущем собака может потерять подвижность.
Лечение артрита

Лечение артрита требует определенных навыков от владельца собаки, например, потребуется делать инъекции, массаж, давать животному таблетки.
Учитывая, что артрит в большинстве клинических случаях трансформируется в хроническую форму, проводить терапию в условиях стационара не имеет смысла. Исключение представляют случаи, когда необходимо срочное обезболивание и хирургическое вмешательство. В остальных случаях на основании результатов обследования ветеринар определяет дальнейшую стратегию лечения, контролирует динамику состояния питомца.
Терапия артрита предполагает несколько направлений.
Консервативный курс лечения
Предполагает лечение медикаментами.
В курс лечения входят:
- Препараты хондропротективного действия. Замедляют и останавливают развитие заболевания. Основным активным веществом таких медикаментов являются – глюкозамин, гиалуроновая кислота, хондроитин – строительный материал для хрящевой ткани. Перечень препаратов: «Адекван», «Мукартрин», «Румалон», «Хионат».
- Препараты симптоматического действия. Устраняют боль, активизируют кровообращение в пораженном суставе.
Суставы можно смазывать разогревающими препаратами. Наиболее востребованным в ветеринарной практике считается гель для лошадей. Его используют для лечения животных и людей. Препарат устраняет симптомы артрита – успокаивает боль, разогревает.
Важно! При гнойном артрите запрещено использование разогревающих гелей и мазей. Применение любого наружного средства необходимо согласовать с ветеринаром.
Часто при артрите назначают суспензию «Стоп-артрит». Препарат может использоваться как в профилактических, так и в лечебных целях. Средство продается по доступной стоимости, и зарекомендовало себя как эффективное и безопасное.
Хирургическая операция
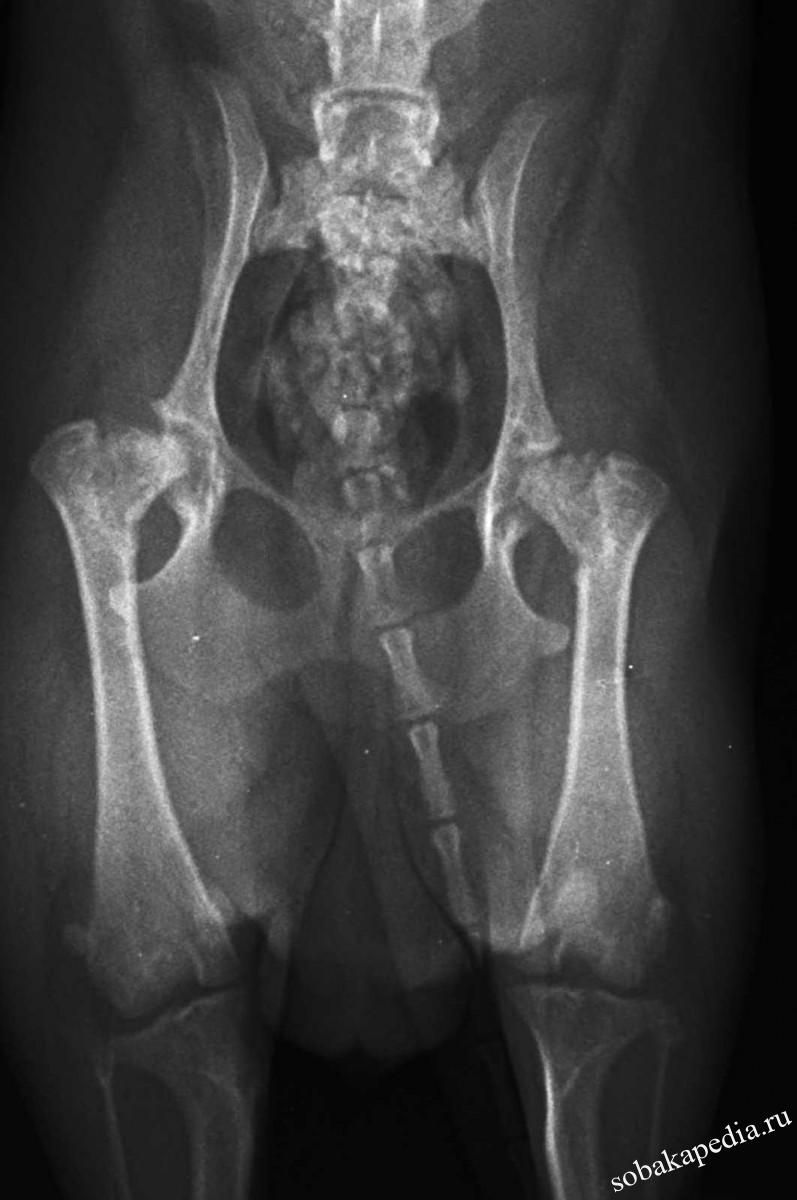
Показаниями к операции являются:
- перелом головки бедра;
- омертвение головки бедра;
- патологические вывихи;
- необходимость скорректировать сустав при дисплазии тазобедренного сустава.
Радикальная методика лечения, которая применяется, когда консервативное лечение не дает положительной динамики. В случае проведения операции существует опасность ускорить процесс развития патологии и спровоцировать осложнения. Хирургическое вмешательство запрещено при остром воспалительном процессе в суставе.
Профилактические меры при артрите

Характерная особенность артрита и его отличие от других патологий заключается в том, что забота владельца важнее и эффективнее любых лекарственных препаратов.
- Комфортные условия проживания. Прежде всего, необходимо создать для собаки комфортные условия проживания, устранить все факторы, которые могут спровоцировать дискомфорт и боль. По возможности необходимо адаптировать дом или квартиру под потребности питомца – застелить все скользкие напольные покрытия.
- Питомцу потребуется теплое место. Лучше всего использовать матрас с пенным наполнителем, такое изделие отлично принимает форму тела. Также можно использовать грелки или специальные одеяла с функцией подогрева.
- Прогулки и дрессировки. Прогулки на свежем воздухе должны быть обязательными, но их интенсивность необходимо свести к минимуму.
Если артрит развивается у собаки, которая проходит обучение, необходимо отказаться от выполнения команд, которые не являются командами первой необходимости. Не стоит полностью лишать питомца процесса обучения, ведь собака должна быть адаптирована к жизни в обществе – среди людей и других животных, а также уметь четко выполнять команды хозяина даже при наличии заболевания. - Питание. Ограниченная двигательная активность неизбежно приводит к избыточному весу, в этом случае питомцу необходимо подобрать специальную, диетическую систему питания.В рационе собаки обязательно должны присутствовать витаминные комплексы и минералы. Необходимый курс полезных веществ лучше обсудить с ветеринаром, существуют специальные комплексы, разработанные для собак с артритом.
- Плаванье. Лучший вид спорта для питомца с воспалением суставов — водные процедуры наиболее щадяще воздействуют на мышцы. Во время плаванья суставы подвергаются нагрузке, адекватной их состоянию.
- Массаж. Во время массажа активизируется кровоток в пораженных суставах, утихает боль, собака ощущает приятное тепло, укрепляются мышцы.
Помните, что несоблюдение профилактических мер неизбежно приведет к ухудшению состояния питомца, когда медикаментозная терапия уже неэффективна. Вернуть собаке полноценное здоровье можно только при условии комплексной терапии и внимательного отношения владельца.
Заключение

Будьте готовы к тому, что при артрите Вам придется уделять много внимания и времени питомцу, изучать медицинскую литературу, в буквальном смысле – освоить профессию ветеринара. Этим Вы сможете вернуть к полноценной жизни своего домашнего четвероногого друга.
Вам будет интересно
sobakapedia.ru


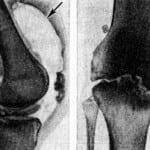 Если в синовиальной оболочке коленного сустава скапливается большое количество экссудата, происходит выпячивание заворотов оболочки.
Если в синовиальной оболочке коленного сустава скапливается большое количество экссудата, происходит выпячивание заворотов оболочки. Точно определить вид бактерий помогает исследование экссудата синовиальной оболочки. Лечение контролируется врачом-венерологом. Заключается оно в следующем: делается пункция коленного сустава, гнойное содержимое отсасывается. Затем в суставную полость вводится антибиотик.
Точно определить вид бактерий помогает исследование экссудата синовиальной оболочки. Лечение контролируется врачом-венерологом. Заключается оно в следующем: делается пункция коленного сустава, гнойное содержимое отсасывается. Затем в суставную полость вводится антибиотик. Рентгенограмма показывает гуммозный процесс в тканях кости, осложненный склерозом. Лечение этой формы гонита также проводится под надзором венеролога, используется специфическая терапия против сифилиса. В запущенных случаях проводится резекция сильно разрушенных анкилозом суставов.
Рентгенограмма показывает гуммозный процесс в тканях кости, осложненный склерозом. Лечение этой формы гонита также проводится под надзором венеролога, используется специфическая терапия против сифилиса. В запущенных случаях проводится резекция сильно разрушенных анкилозом суставов.





 Рис. 1. «Боннетовское положение» при левостороннем гоните.
Рис. 1. «Боннетовское положение» при левостороннем гоните. Рис. 2. Утолщение правого коленного сустава при хроническом гоните.
Рис. 2. Утолщение правого коленного сустава при хроническом гоните. Рис. 3. Артропневмограмма коленного сустава при хроническом синовите: утолщение капсулы и резкое расширение полости верхнего заворота (указано стрелкой).
Рис. 3. Артропневмограмма коленного сустава при хроническом синовите: утолщение капсулы и резкое расширение полости верхнего заворота (указано стрелкой). Рис. 4. Рентгенограмма коленного сустава при туберкулезном гоните с разрушением суставных поверхностей: контуры суставных поверхностей нечеткие, отмечается зазубренность.
Рис. 4. Рентгенограмма коленного сустава при туберкулезном гоните с разрушением суставных поверхностей: контуры суставных поверхностей нечеткие, отмечается зазубренность.  Рис. 5. Сагиттальный распил коленного сустава при туберкулезном гоните с поражением суставных концов костей (указано стрелками).
Рис. 5. Сагиттальный распил коленного сустава при туберкулезном гоните с поражением суставных концов костей (указано стрелками).  Рис. 6. Больной в окончатой гипсовой повязке для лечения гонита.
Рис. 6. Больной в окончатой гипсовой повязке для лечения гонита. Рис. 7. Типичные места пункции коленного сустава (указаны стрелками).
Рис. 7. Типичные места пункции коленного сустава (указаны стрелками).
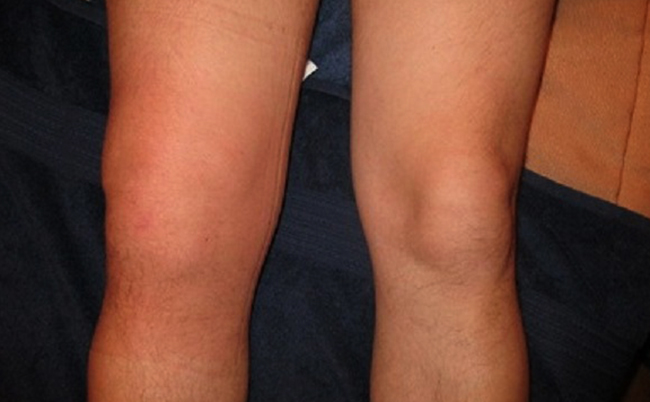

 Тазобедренный сустав выполняет в организме человека огромную роль, он является одним из наиболее крупных суставов, а также испытывает ежедневно большую нагрузку. Именно благодаря нему человек может ходить, ведь он задействован на всех этапах движения.
Тазобедренный сустав выполняет в организме человека огромную роль, он является одним из наиболее крупных суставов, а также испытывает ежедневно большую нагрузку. Именно благодаря нему человек может ходить, ведь он задействован на всех этапах движения.

 автомобиля тазом.
автомобиля тазом. Прогноз для больного благоприятный, но только в том случае, если вовремя приняты все лечебные меры.
Прогноз для больного благоприятный, но только в том случае, если вовремя приняты все лечебные меры.























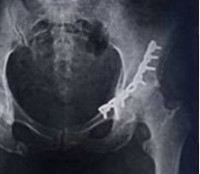

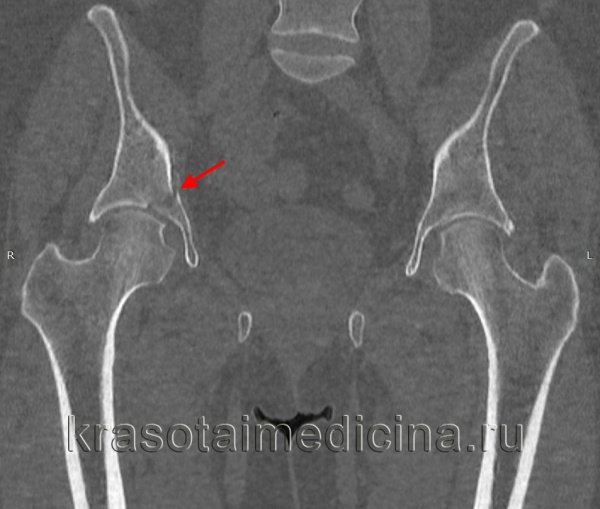

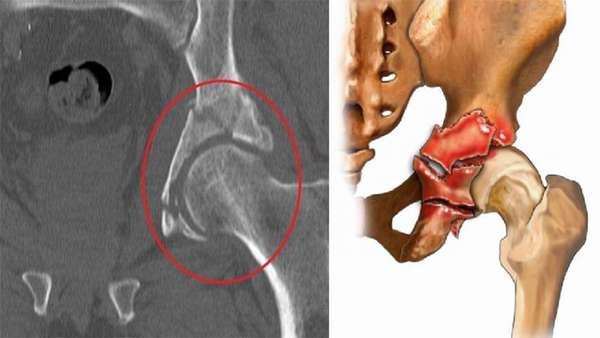
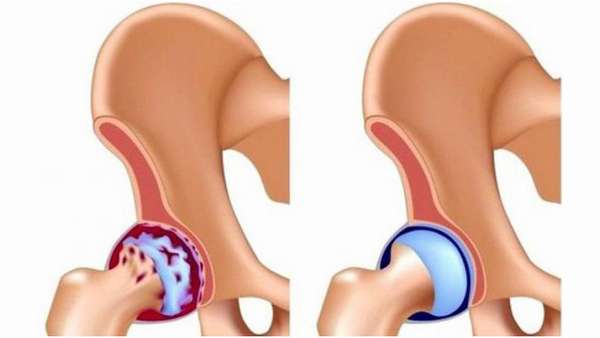
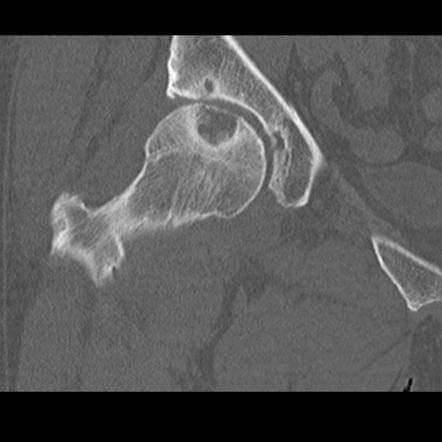

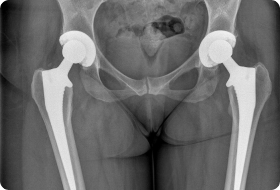
 Переломы вертлужной впадины составляют 7-17% всех переломов костей таза. Они делятся на простые и сложные. В первом случае повреждается передняя или задняя стенка/колонна. Сложные переломы включают множественные и Т-образные повреждения костных структур.
Переломы вертлужной впадины составляют 7-17% всех переломов костей таза. Они делятся на простые и сложные. В первом случае повреждается передняя или задняя стенка/колонна. Сложные переломы включают множественные и Т-образные повреждения костных структур.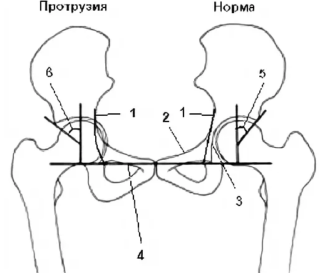 Заболевание характеризуется существенным углублением вертлужной впадины в полость таза и аномальным вхождением в нее головки бедра. Такие изменения приводят к взаимному ударению костных структур сустава друг о друга во время движения.
Заболевание характеризуется существенным углублением вертлужной впадины в полость таза и аномальным вхождением в нее головки бедра. Такие изменения приводят к взаимному ударению костных структур сустава друг о друга во время движения.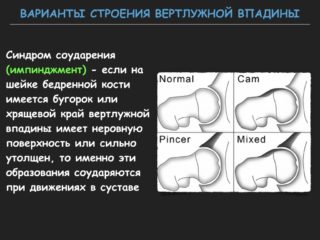 Заболевание имеет другое название – импинджмент-синдром. Относится к аномальным изменениям ТБС, при которых случается столкновение или соударение суставных структур при движении. При нормальном развитии сочленения такой синдром не появляется. При возникновении бугорка на шейке бедренной кости или неровности на крае вертлужной впадины возможно соударение этих деформаций. Во время движения ударяющиеся друг о друга образования воспаляются и увеличиваются в размере. Может наблюдаться припухлость в области суставов.
Заболевание имеет другое название – импинджмент-синдром. Относится к аномальным изменениям ТБС, при которых случается столкновение или соударение суставных структур при движении. При нормальном развитии сочленения такой синдром не появляется. При возникновении бугорка на шейке бедренной кости или неровности на крае вертлужной впадины возможно соударение этих деформаций. Во время движения ударяющиеся друг о друга образования воспаляются и увеличиваются в размере. Может наблюдаться припухлость в области суставов.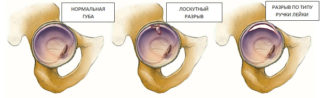 Боль усиливается во время вставания из положения сидя, при ходьбе и физической нагрузке. Одно из проявлений разрыва вертлужной губы тазобедренного сустава – несимметричность ног при лежачем положении пациента на кушетке.
Боль усиливается во время вставания из положения сидя, при ходьбе и физической нагрузке. Одно из проявлений разрыва вертлужной губы тазобедренного сустава – несимметричность ног при лежачем положении пациента на кушетке. Диагностические методы обнаружения аномальных состояний ТБС:
Диагностические методы обнаружения аномальных состояний ТБС: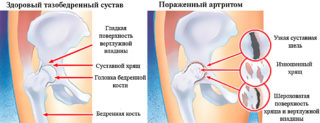 Артрит тазобедренного сустава, при котором на поверхности вертлужной впадины и головки бедра развиваются воспалительные процессы, лечится в соответствии с выявленными причинами болезни. Вид патологических изменений определяют рентгеном, УЗИ и МРТ.
Артрит тазобедренного сустава, при котором на поверхности вертлужной впадины и головки бедра развиваются воспалительные процессы, лечится в соответствии с выявленными причинами болезни. Вид патологических изменений определяют рентгеном, УЗИ и МРТ.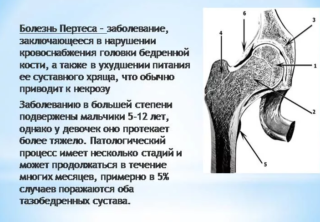 Характерной детской болезнью ТБС является болезнь Пертеса – отмирание суставных тканей из-за их плохого кровоснабжения. Если она выявлена на ранних сроках, для выздоровления достаточно консервативной терапии – наложение фиксирующих шин на сустав, ношение гипсового бандажа и подвесных систем для ноги. Эти приспособления помогают снизить нагрузку на сочленение.
Характерной детской болезнью ТБС является болезнь Пертеса – отмирание суставных тканей из-за их плохого кровоснабжения. Если она выявлена на ранних сроках, для выздоровления достаточно консервативной терапии – наложение фиксирующих шин на сустав, ношение гипсового бандажа и подвесных систем для ноги. Эти приспособления помогают снизить нагрузку на сочленение.





























 Локтевой бандаж равномерно распределит нагрузку на сустав.
Локтевой бандаж равномерно распределит нагрузку на сустав. Перевязка защитит рану от инфицирования.
Перевязка защитит рану от инфицирования. Рука опухает если повязка сделана неправильно.
Рука опухает если повязка сделана неправильно. Повязка из эластичного бинта хорошо подходит при растяжении суставов и связок.
Повязка из эластичного бинта хорошо подходит при растяжении суставов и связок. Повязка технически сложная.
Повязка технически сложная. Данный вид повязки накладывают при наличии повреждений кожного покрова.
Данный вид повязки накладывают при наличии повреждений кожного покрова.
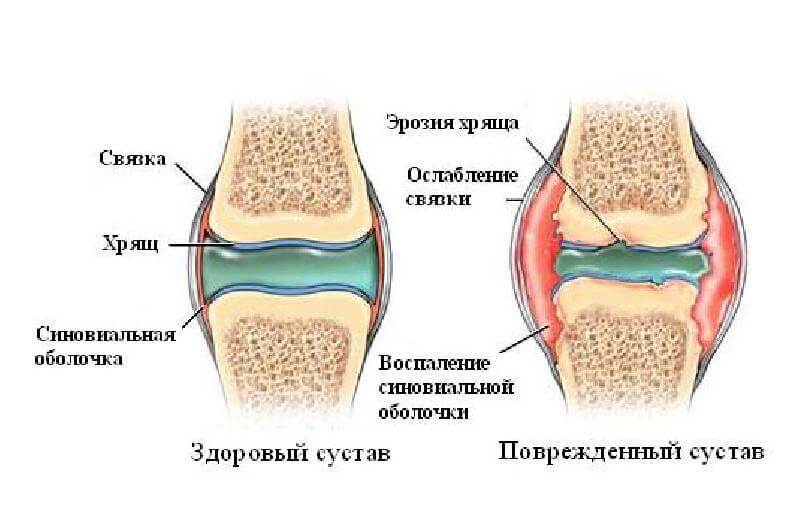
 Здоровые суставы работают бесшумно и не доставляют человеку неприятных ощущений.
Здоровые суставы работают бесшумно и не доставляют человеку неприятных ощущений.


 1. Сосновые шишки (любые) измельчают на небольшие кусочки и заливают водкой (6-7 шишек на 0,5 водки).
1. Сосновые шишки (любые) измельчают на небольшие кусочки и заливают водкой (6-7 шишек на 0,5 водки).
 7. Интересный рецепт с фикусом.
7. Интересный рецепт с фикусом.






 Четвертый этап коксартроза характеризуется постоянными сильными болями в пораженной области, которые исчезают на непродолжительный период после приема анальгетика. Подвижность тазобедренного сустава ограничивается, человек не может использовать ногу в качестве опоры. В пораженной области наблюдается выраженная отечность. Не менее распространенным признаком артроза тазобедренного сустава 4 степени является укорочение конечности.
Четвертый этап коксартроза характеризуется постоянными сильными болями в пораженной области, которые исчезают на непродолжительный период после приема анальгетика. Подвижность тазобедренного сустава ограничивается, человек не может использовать ногу в качестве опоры. В пораженной области наблюдается выраженная отечность. Не менее распространенным признаком артроза тазобедренного сустава 4 степени является укорочение конечности.
 Эндопротезирование направлено на снятие болевого синдрома, возвращение подвижности сустава, нормализацию длины конечности. Операция проводится в несколько этапов. На первом этапе на коже делается небольшой разрез, сустав отделяется от мышечных тканей, связок и сосудов. На следующей стадии пораженные части удаляются с помощью специальных инструментов. На их место устанавливаются искусственные заменители. Заключительным этапом идет очищение операционной раны от осколков кости и обработка антисептическими растворами. Протезы могут фиксироваться цементным или бесцементным способом. Через несколько дней после операции оценивается ее эффективность — делаются рентгеновские снимки в нескольких проекциях. В ранний послеоперационный период назначается медикаментозное лечение, направленное на снятие болевого синдрома и признаков воспаления.
Эндопротезирование направлено на снятие болевого синдрома, возвращение подвижности сустава, нормализацию длины конечности. Операция проводится в несколько этапов. На первом этапе на коже делается небольшой разрез, сустав отделяется от мышечных тканей, связок и сосудов. На следующей стадии пораженные части удаляются с помощью специальных инструментов. На их место устанавливаются искусственные заменители. Заключительным этапом идет очищение операционной раны от осколков кости и обработка антисептическими растворами. Протезы могут фиксироваться цементным или бесцементным способом. Через несколько дней после операции оценивается ее эффективность — делаются рентгеновские снимки в нескольких проекциях. В ранний послеоперационный период назначается медикаментозное лечение, направленное на снятие болевого синдрома и признаков воспаления. Коксартроз
Коксартроз Симптомы коксартроза
Симптомы коксартроза Операция при коксартрозе
Операция при коксартрозе Хондропротекторы
Хондропротекторы Физиопроцедуры при коксартрозе
Физиопроцедуры при коксартрозе


 Болезни суставов занимают одно из лидирующих мест среди заболеваний пожилого возраста.
Болезни суставов занимают одно из лидирующих мест среди заболеваний пожилого возраста.







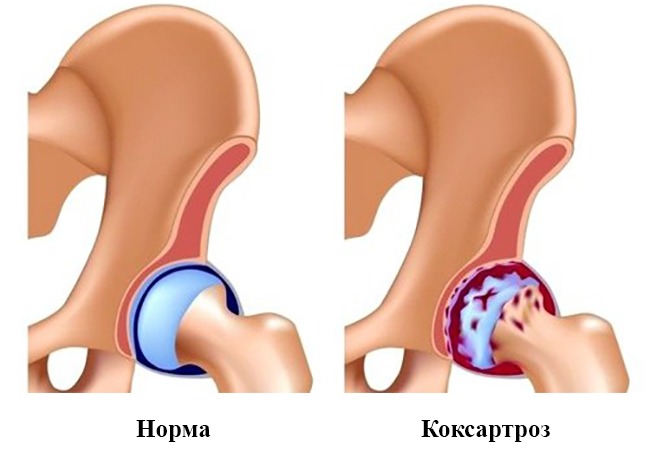

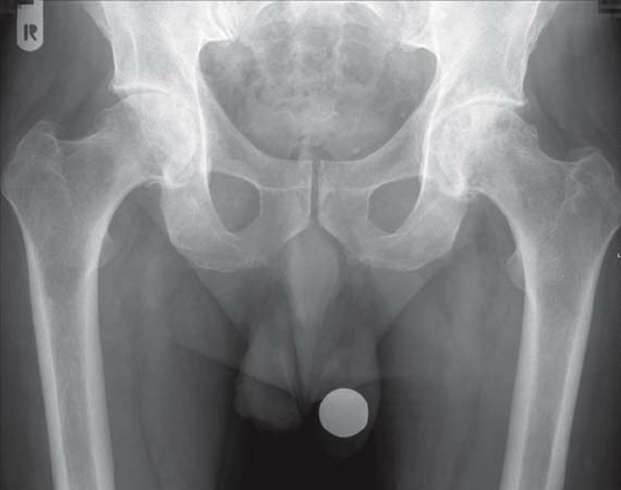

 наиболее распространенных заболеваний опорно-двигательного аппарата.
наиболее распространенных заболеваний опорно-двигательного аппарата.





 Очень важно вовремя заметить признаки повреждения. Симптомы вывиха голеностопного сочленения зависят от тяжести травмы:
Очень важно вовремя заметить признаки повреждения. Симптомы вывиха голеностопного сочленения зависят от тяжести травмы: При второй и третьей степени вывих должен быть вправлен в течение двух часов. Это должен делать врач, нельзя самим пытаться вернуть ноге первоначальный вид. Такая процедура обязательно проводится под анестезией, после чего больному каждые два дня делаются инъекции новокаина.
При второй и третьей степени вывих должен быть вправлен в течение двух часов. Это должен делать врач, нельзя самим пытаться вернуть ноге первоначальный вид. Такая процедура обязательно проводится под анестезией, после чего больному каждые два дня делаются инъекции новокаина.







 Вывих плеча
Вывих плеча Вывих плечевого сустава
Вывих плечевого сустава Причинами вывиха могут стать анатомические особенности строения плечевого сустава
Причинами вывиха могут стать анатомические особенности строения плечевого сустава Первая помощь при вывихе — соблюдение полного покоя
Первая помощь при вывихе — соблюдение полного покоя Вправление вывиха плечевого сустава
Вправление вывиха плечевого сустава






 Довольно часто доктор интересуется об особенностях отдыха пациентки. В случае необходимости может потребоваться замена матраца и подушки на ортопедические модели. Врач также может предложить ношение на определенный срок эластичного бинта. Самостоятельно принимать решение о необходимости использования того или иного препарата, процедуры нельзя категорически, чтобы не ухудшить состояние.
Довольно часто доктор интересуется об особенностях отдыха пациентки. В случае необходимости может потребоваться замена матраца и подушки на ортопедические модели. Врач также может предложить ношение на определенный срок эластичного бинта. Самостоятельно принимать решение о необходимости использования того или иного препарата, процедуры нельзя категорически, чтобы не ухудшить состояние.




 Содержание статьи:
Содержание статьи: