Рисунок коленный сустав – строение, форма, движения; мышцы, действующие на коленный сустав, их анатомия и топография, кровоснабжение и иннервация. Рентгеновское изображение сустава.
строение, форма, движения; мышцы, действующие на коленный сустав, их кровоснабжение и иннервация. Рентгеновское изображение коленного сустава.
Коленный сустав, articul&tio genus (рис. 98, 99), — это наиболее крупный сустав тела человека, сложный по строению. В образовании коленного сустава приним1Шт~участие три кости: бедренная, большеберцовая и надколенник.
Суставная поверхность на бедренной кости образована медиальным и латеральным мыщелками, имеющими эллипсоидные очертания, и надколенниковой поверхностью на передней поверхности дистального эпифиза бедра. Верхняя суставная поверхность большеберцовой кости представлена двумя овальными углублениями, которые сочленяются с мыщелками бедренной кости. Суставная поверхность надколенника, участвующая в образовании коленного сустава, расположена на его задней поверхности и сочленяется только с надколенниковой поверхностью бедренной кости.
Суставные поверхности большеберцовой кости и бедра дополнены внутрисуставными хрящами: медиальным и латеральным менисками (рис. 100). Они увеличивают конгруэнтность сочленяющихся поверхностей. Каждый мениск представляет собой фиброзно-хрящевую пластинку полулунной формы, имеющую на разрезе форму треугольника. Толстый край менисков обращен кнаружи и сращен с капсулой, а истонченный — внутрь сустава. Верхняя поверхность менисков вогнута и соответствует поверхности мыщелков бедренной кости, а нижняя — почти Ноская, лежит на верхней суставной поверхности большеберцовой кости.
Медиальный мениск, meniscus medialis, узкий, по-Улунной формы. Латеральный мениск, meniscus late rails, более широкий. Его толщина у наружного края достигает 8 мм. Концы менисков прикрепляются к межмыщелковому возвышению с помощью связок. Впереди латеральный и медиальный мениски соединены друг с другом*)4]п о п ере ч ной с в я з-к о й к”о_л_е_на, lig. transversum ge/nis” Коленный сустав от-носится к комплексным суставам в связи с наличием в нем менисков. Капсула сустава прикрепляется на бедренной кости, отступя на 1 см и более от кр-ая суставной поверхности; на боль-шеберцовой кости и на надколеннике она проходит непосредственно по краю их суставных поверхностей. Капсула коленного сустава тонкая, свободная и очень обширная. Со стороны полости сустава она срастается с наружными краями обоих менисков. Синовиальная мембрана выстилает изнутри фибрданую мембрану—-капсулы и образует многочисленные складки. Эти складки содержат жировую клетчатку и, вдаваясь в полость сустава, заполняют только часть суставной полости, другая часть остается свободной вследствие неконгруэнтности суставных поверхностей. Наиболее развиты парные к р bi л о в М: ные складки, plicae alares, которые начинаются книзу и по бокам от надколенника, вдаются в полость сустава между, бедренной, большеберцовой костями и надколенником. От надколенника книзу, к переднему межмыщелковому полю больше-берцовой кости, направляется вертикально расположенная непарная поднадколенниковая_с_и_н о в_и а л ь н а я
V_k л а д к a, plica synovialis infrapatellaris.
“”Коленный сустав подкрепляется внутрисуставными и вне-суставными связками. Крестообразные связки колена являются внутрисуставными связками, они покрыты синовиальной мембраной. Передняя крест ообразая связка, 1Щ cruciatum anterius, начинается от медиальной поверхности латерального мыщелка бедра и прикрепляется к переднему межмыщелковому полю большеберцовой кости. Задняя к р е с тообразная связка, lig. cruciatum posterius,
берет начало на латеральной поверхности медиально-го мышёлка, идет кзади и книзу и прикрепляется к заднему межмышелковому полю большеберцовой кости. Синовиальная мембрана капсулы переходит на крестообразные связки с задней стенки полости сустава. Поэтому полость коленного сустава в заднем отделе разделена на латеральную и медиальную части, которые соединяются между собой только спереди. Спе-оеди и снизу границей между правой и левой частями полости коленного сустава является поднадколенниковая синовиальная складка.
Внесуставными связками коленного сустава служат малоберцовая и большеберцовая связки, косая и дугообразная подколенные связки, связка надколенника, медиальная и латеральная поддерживающие связки надколенника (см. рис. 100).
Малоберцовая коллатеральная связка, lig. collatcrdle fibuldre, представляет собой округлый фиброзный тяж толщиной около 5 мм, который начинается от латерального надмыщелка бедренной кости и прикрепляется к латеральной поверхности головки малоберцовой кости. Эта связка отделена от суставной капсулы коленного сустава слоем рыхлой клетчатки. Большеберцовая коллатеральная с в я з-к a, lig. collaterale tibiale, расположена на медиальной поверхности сустава. Связка имеет вид фиброзной пластинки шириной 10—12 мм, сращенной с капсулой, а через нее с медиальным мениском. Вверху связка прикрепляется к медиальному надмыщелку бедренной кости, а внизу — к наиболее выступающей части медиального края большеберцовой кости. Косая подколенная связка, lig. popliteum obliquum (см. рис. 99), расположёна на задней поверхности капсулы сустава. Фиброзные волокна этой связки начинаются у медиально-заднего края медиального мыщелка большеберцовой кости как продолжение сухожилия полуперепончатой мышцы, направляются по задней поверхности капсулы сустава кверху и кнаружи, где заканчиваются, вплетаясь в капсулу сустава и прикрепляясь к задней поверхности бедренной кости, над ее латеральным мыщелком.” Дугообразная подколенная связка, lig. popliteum arcuaium, также расположена на задней поверхности капсулы коленного сустава. Она образована дугообразными волокнами, которые начинаются на задней поверхности головки малоберцовой кости и латерального надмыщелка бедра, Волокна этой связки поднимаются вверх, дугообразно изгибаются в медиальную сторону, частично прикрепляются к среднен части косой подколенной связки, а затем, спускаясь вниз, прикрепляются к задней поверхности большеберцовой кости. Спереди капсула сустава укреплена сухожилием четырехглавой мышцы бедра (т. quadriceps femoris), в толще которого находится надколенник. Сухожильные волокна этой мышцы подхо-дят к основанию надколенника. Часть волокон сухожилия при крепляется к верхнему краю надколенника (основанию надколенника), другие волокна прилежат к передней поверхности надколенника, срастаясь с ним, и прикрепляются к бугристости большеберцовой кости. Этот толстый и широкий фиброзный тяж, расположенный между верхушкой надколенника и бугристостью большеберцовой кости, является связкой надколенника, llg. patellae.
Медиальная и латеральная поддерживающие связки надколенника, retlnaculum patellae mediate и retinaculum patellae laterale, представляют собой внутренние и наружные пучки сухожилия четырехглавой мышцы бедра. Часть пучков прикрепляется к надколеннику, а часть направляется вниз и прикрепляется к передней поверхности большеберцовой кости, возле переднего края суставного хряща.
Коленный сустав имеет несколько синовиальных сумок, bur–sae synovidles (рис. 101). Они расположены между сухожилиями мышц и под сухожилиями у мест их прикрепления к костям. Некоторые из них соединяются с полостью сустава, значительно увеличивая ее. Количество и размеры синовиальных сумок индивидуально варьируют. Основными из них являются следующие: надколенниковая сумка, bursa suprapatellaris, расположенная выше надколенника, между бедренной костью и сухожилием четырехглавой мышцы бедра; глубокая под надколенниковая .сумка, bursa infrapatelldris profunda, лежащая между связкой надколенника и большеберцовой костью; подколенное углубление, recessus subpopliteus, находящееся под сухожилием подколенной мышцы. У места прикрепления сухожилия портняжной мышцы имеется подсухожильная сумка портняжной мышцы, bursa subtendinea т.. sartorii. Подсухожильные сумки есть и возле других мышц. На передней поверхности коленного сустава, на уровне надколенника, в слое клетчатки расположена подкожная преднадколен пиковая сумка, bursa subcutdnea prepatelldris.
По форме суставных поверхностей коленный сустав является типичным мыщелком. В нем возможны движения вокруг двух осей: фронтальной и вертикальной (продольной). Вокруг фронтальной оси в коленном суставе происходят сгибание и разгибание с общим объемом движения 140—150°. При сгибании голень образует с бедром угол около 40°. При этом движении происходит расслабление коллатеральных связок. Сгибание тормозят в основном крестообразные связки колена и сухожилие четырехглавой мышцы бедра. Вследствие расслабления коллатеральных связок при сгибании в коленном суставе возможно вращение вокруг вертикальной оси. Общий размах активного вращения в коленном суставе равен в среднем 15°, пассивного — 30—35°. Крестообразные связки тормозят и ограничивают вращение внутрь, а при вращении кнаружи они расслабляются, но это движение ограничивается натяжением коллатеральных связок. При разгибании в коленном суставе бедро и голень располагаются на одной линии, причем сильно натягиваются крестообразные и коллатеральные связки, а мыщелки бедра плотно упираются в проксимальный эпифиз большеберцовой кости. В таком положении голень и бедро составляют неподвижную опору. Мениски коленного сустава при движениях изменяют свою форму и положение. При сгибании и разгибании по их верхней поверхности перемещаются мыщелки бедренной кости, а при вращении мениски вместе с бедренной костью скользят по суставной поверхности большеберцовой кости.
На рентгенограммах коленного сустава вследствие наличия менисков рентгеновская суставная щель имеет большую высоту (рис. 102). Примерно в средней части суставная щель изогнута над межмыщелковым возвышением большеберцовой кости. Четко видны на снимках не только бедренная и большеберцовая кости, но и надколенник. Последний наслаивается на дистальный эпифиз бедренной кости. Между медиальным и латеральным мыщелками на снимке более светлый участок, соответствующий межмыщелковой ямке. Мениски видны только при специальном исследовании.
studfile.net
строение, форма, движения; мышцы, действующие на коленный сустав, их кровоснабжение и иннервация. Рентгеновское изображение коленного сустава.
Коленный сустав, articul&tio genus (рис. 98, 99), — это наиболее крупный сустав тела человека, сложный по строению. В образовании коленного сустава приним1Шт~участие три кости: бедренная, большеберцовая и надколенник.
Суставная поверхность на бедренной кости образована медиальным и латеральным мыщелками, имеющими эллипсоидные очертания, и надколенниковой поверхностью на передней поверхности дистального эпифиза бедра. Верхняя суставная поверхность большеберцовой кости представлена двумя овальными углублениями, которые сочленяются с мыщелками бедренной кости. Суставная поверхность надколенника, участвующая в образовании коленного сустава, расположена на его задней поверхности и сочленяется только с надколенниковой поверхностью бедренной кости.
Суставные поверхности большеберцовой кости и бедра дополнены внутрисуставными хрящами: медиальным и латеральным менисками (рис. 100). Они увеличивают конгруэнтность сочленяющихся поверхностей. Каждый мениск представляет собой фиброзно-хрящевую пластинку полулунной формы, имеющую на разрезе форму треугольника. Толстый край менисков обращен кнаружи и сращен с капсулой, а истонченный — внутрь сустава. Верхняя поверхность менисков вогнута и соответствует поверхности мыщелков бедренной кости, а нижняя — почти Ноская, лежит на верхней суставной поверхности большеберцовой кости.
Медиальный мениск, meniscus medialis, узкий, по-Улунной формы. Латеральный мениск, meniscus late rails, более широкий. Его толщина у наружного края достигает 8 мм. Концы менисков прикрепляются к межмыщелковому возвышению с помощью связок. Впереди латеральный и медиальный мениски соединены друг с другом*)4]п о п ере ч ной с в я з-к о й к”о_л_е_на, lig. transversum ge/nis” Коленный сустав от-носится к комплексным суставам в связи с наличием в нем менисков. Капсула сустава прикрепляется на бедренной кости, отступя на 1 см и более от кр-ая суставной поверхности; на боль-шеберцовой кости и на надколеннике она проходит непосредственно по краю их суставных поверхностей. Капсула коленного сустава тонкая, свободная и очень обширная. Со стороны полости сустава она срастается с наружными краями обоих менисков. Синовиальная мембрана выстилает изнутри фибрданую мембрану—-капсулы и образует многочисленные складки. Эти складки содержат жировую клетчатку и, вдаваясь в полость сустава, заполняют только часть суставной полости, другая часть остается свободной вследствие неконгруэнтности суставных поверхностей. Наиболее развиты парные к р bi л о в М: ные складки, plicae alares, которые начинаются книзу и по бокам от надколенника, вдаются в полость сустава между, бедренной, большеберцовой костями и надколенником. От надколенника книзу, к переднему межмыщелковому полю больше-берцовой кости, направляется вертикально расположенная непарная поднадколенниковая_с_и_н о в_и а л ь н а я
V_k л а д к a, plica synovialis infrapatellaris.
“”Коленный сустав подкрепляется внутрисуставными и вне-суставными связками. Крестообразные связки колена являются внутрисуставными связками, они покрыты синовиальной мембраной. Передняя крест ообразая связка, 1Щ cruciatum anterius, начинается от медиальной поверхности латерального мыщелка бедра и прикрепляется к переднему межмыщелковому полю большеберцовой кости. Задняя к р е с тообразная связка, lig. cruciatum posterius,
берет начало на латеральной поверхности медиально-го мышёлка, идет кзади и книзу и прикрепляется к заднему межмышелковому полю большеберцовой кости. Синовиальная мембрана капсулы переходит на крестообразные связки с задней стенки полости сустава. Поэтому полость коленного сустава в заднем отделе разделена на латеральную и медиальную части, которые соединяются между собой только спереди. Спе-оеди и снизу границей между правой и левой частями полости коленного сустава является поднадколенниковая синовиальная складка.
Внесуставными связками коленного сустава служат малоберцовая и большеберцовая связки, косая и дугообразная подколенные связки, связка надколенника, медиальная и латеральная поддерживающие связки надколенника (см. рис. 100).
Малоберцовая коллатеральная связка, lig. collatcrdle fibuldre, представляет собой округлый фиброзный тяж толщиной около 5 мм, который начинается от латерального надмыщелка бедренной кости и прикрепляется к латеральной поверхности головки малоберцовой кости. Эта связка отделена от суставной капсулы коленного сустава слоем рыхлой клетчатки. Большеберцовая коллатеральная с в я з-к a, lig. collaterale tibiale, расположена на медиальной поверхности сустава. Связка имеет вид фиброзной пластинки шириной 10—12 мм, сращенной с капсулой, а через нее с медиальным мениском. Вверху связка прикрепляется к медиальному надмыщелку бедренной кости, а внизу — к наиболее выступающей части медиального края большеберцовой кости. Косая подколенная связка, lig. popliteum obliquum (см. рис. 99), расположёна на задней поверхности капсулы сустава. Фиброзные волокна этой связки начинаются у медиально-заднего края медиального мыщелка большеберцовой кости как продолжение сухожилия полуперепончатой мышцы, направляются по задней поверхности капсулы сустава кверху и кнаружи, где заканчиваются, вплетаясь в капсулу сустава и прикрепляясь к задней поверхности бедренной кости, над ее латеральным мыщелком.” Дугообразная подколенная связка, lig. popliteum arcuaium, также расположена на задней поверхности капсулы коленного сустава. Она образована дугообразными волокнами, которые начинаются на задней поверхности головки малоберцовой кости и латерального надмыщелка бедра, Волокна этой связки поднимаются вверх, дугообразно изгибаются в медиальную сторону, частично прикрепляются к среднен части косой подколенной связки, а затем, спускаясь вниз, прикрепляются к задней поверхности большеберцовой кости. Спереди капсула сустава укреплена сухожилием четырехглавой мышцы бедра (т. quadriceps femoris), в толще которого находится надколенник. Сухожильные волокна этой мышцы подхо-дят к основанию надколенника. Часть волокон сухожилия при крепляется к верхнему краю надколенника (основанию надколенника), другие волокна прилежат к передней поверхности надколенника, срастаясь с ним, и прикрепляются к бугристости большеберцовой кости. Этот толстый и широкий фиброзный тяж, расположенный между верхушкой надколенника и бугристостью большеберцовой кости, является связкой надколенника, llg. patellae.
Медиальная и латеральная поддерживающие связки надколенника, retlnaculum patellae mediate и retinaculum patellae laterale, представляют собой внутренние и наружные пучки сухожилия четырехглавой мышцы бедра. Часть пучков прикрепляется к надколеннику, а часть направляется вниз и прикрепляется к передней поверхности большеберцовой кости, возле переднего края суставного хряща.
Коленный сустав имеет несколько синовиальных сумок, bur–sae synovidles (рис. 101). Они расположены между сухожилиями мышц и под сухожилиями у мест их прикрепления к костям. Некоторые из них соединяются с полостью сустава, значительно увеличивая ее. Количество и размеры синовиальных сумок индивидуально варьируют. Основными из них являются следующие: надколенниковая сумка, bursa suprapatellaris, расположенная выше надколенника, между бедренной костью и сухожилием четырехглавой мышцы бедра; глубокая под надколенниковая .сумка, bursa infrapatelldris profunda, лежащая между связкой надколенника и большеберцовой костью; подколенное углубление, recessus subpopliteus, находящееся под сухожилием подколенной мышцы. У места прикрепления сухожилия портняжной мышцы имеется подсухожильная сумка портняжной мышцы, bursa subtendinea т.. sartorii. Подсухожильные сумки есть и возле других мышц. На передней поверхности коленного сустава, на уровне надколенника, в слое клетчатки расположена подкожная преднадколен пиковая сумка, bursa subcutdnea prepatelldris.
По форме суставных поверхностей коленный сустав является типичным мыщелком. В нем возможны движения вокруг двух осей: фронтальной и вертикальной (продольной). Вокруг фронтальной оси в коленном суставе происходят сгибание и разгибание с общим объемом движения 140—150°. При сгибании голень образует с бедром угол около 40°. При этом движении происходит расслабление коллатеральных связок. Сгибание тормозят в основном крестообразные связки колена и сухожилие четырехглавой мышцы бедра. Вследствие расслабления коллатеральных связок при сгибании в коленном суставе возможно вращение вокруг вертикальной оси. Общий размах активного вращения в коленном суставе равен в среднем 15°, пассивного — 30—35°. Крестообразные связки тормозят и ограничивают вращение внутрь, а при вращении кнаружи они расслабляются, но это движение ограничивается натяжением коллатеральных связок. При разгибании в коленном суставе бедро и голень располагаются на одной линии, причем сильно натягиваются крестообразные и коллатеральные связки, а мыщелки бедра плотно упираются в проксимальный эпифиз большеберцовой кости. В таком положении голень и бедро составляют неподвижную опору. Мениски коленного сустава при движениях изменяют свою форму и положение. При сгибании и разгибании по их верхней поверхности перемещаются мыщелки бедренной кости, а при вращении мениски вместе с бедренной костью скользят по суставной поверхности большеберцовой кости.
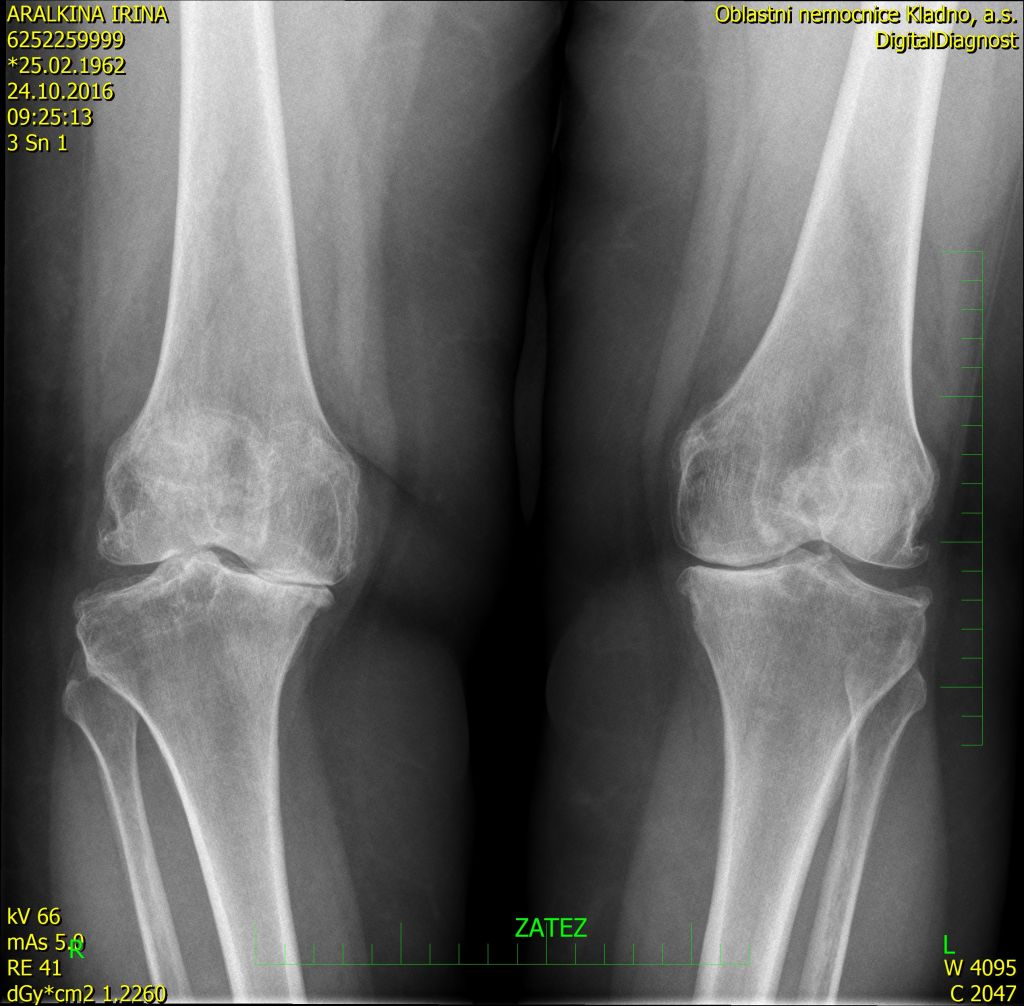
На рентгенограммах коленного сустава вследствие наличия менисков рентгеновская суставная щель имеет большую высоту (рис. 102). Примерно в средней части суставная щель изогнута над межмыщелковым возвышением большеберцовой кости. Четко видны на снимках не только бедренная и большеберцовая кости, но и надколенник. Последний наслаивается на дистальный эпифиз бедренной кости. Между медиальным и латеральным мыщелками на снимке более светлый участок, соответствующий межмыщелковой ямке. Мениски видны только при специальном исследовании.
studfile.net
Строение коленного сустава рисунок – Все про суставы
Содержание статьи
Анатомия коленного сустава
Каждый человек всячески пытается уберечь себя от различных заболеваний, ведь здоровье – это главное.
Для того, чтобы избежать болезней, нужно, в первую очередь, знать особенности организма.
В статье мы рассмотрим строение коленного сустава.
Коленный сустав относится к категории блоковидных, поэтому он имеет одну ось движения, которая проходить по длине самого сустава.
Коленная чашечка
Строение коленного сустава человека является одной из самых сложных систем организма. Его образуют три кости: сверху бедренная кость снизу большеберцовая кость, а спереди расположена коленная чашечка, строение которой тоже достаточно сложное.
Это самая большая сесамовидная кость в организме человека.
Расположена коленная чашечка в сухожилиях четырёхглавой мышцы. Ее можно без проблем прощупать. Коленная чашечка может с легкостью смещаться в стороны и двигаться вверх или вниз. Верхняя часть (основание надколенника) чашечки имеет округлую форму. Нижняя часть (верхушка надколенника) обладает вытянутой формой.
Практически вся поверхность чашечки немного шероховата. Сзади надколенник разделен на две несимметричные части: (медиальная и латеральная). Главная функция чашечки — защитная, она защищает сустав от травм.
Мениски
Строение колена включает в себя и мениски – своеобразные прослойки (хрящевые прокладки), с помощью которых увеличивается стабильность сустава. Другими словами – это амортизаторы колена. Расположены они между большеберцовой и бедренной костью. Когда человек передвигаются, мениски коленного сустава изменяют форму (сжимаются).
Специалисты выделяют несколько типов мениска коленного сустава:
- Латеральный (иногда его называют наружным). Он очень подвижен, при этом травмируется реже второго типа;
- Медиальный (внутренний). Мениск малоподвижен, связан с коллатеральной (внутренней) боковой связкой коленного сустава. Такое строение часто вызывает совместные травмы медиального мениска и коллатерального сустава.
Капсула коленного сустава
В систему входит капсула коленного сустава. Это своеобразный фиброзный футляр, с помощью которой кости контактируют между собою. Форму этой капсулы можно сравнить с удлиненным цилиндром, задняя стенка которого вогнутая внутрь.
Прикреплена суставная капсула к большеберцовой и к бедренной кости.
Внутренняя сторона капсулы называется синовиальной оболочкой.
Строение коленного сустава очень хорошо продумано природой. Там содержится синовиальная жидкость (смазка для хрящей), которая делает скольжение безболезненным.
Также она питает хрящи полезными веществами, которые замедляют их изнашивание.
Прочитать о воспалении суставной капсулы вы сможете здесь…
От верхней и нижней кости образуются выступы, которые называют мыщелок коленного сустава (внутренний и наружный). Их научное название – латеральный (наружный) и медиальный (внутренний) мыщелок.
Поверхность большеберцовой и бедренной кости, надколенника (коленная чашечка), которые контактируют между собою, покрывают гладкие хрящи. Это делает скольжение легким.
Сумки коленного сустава
Мышцы и связки коленного сустава образуют сухожилия, в которых расположен надколенник.
Очень важная составляющая данной структуры – сумки коленного сустава, благодаря которым мышцы, сухожилия, фасции могут свободно и безболезненно двигаться.
Ученые насчитывают шесть основных сумок, к которым относят:
- Наднадколенниковую сумку;
- Глубокую поднадколенниковую сумку;
- Подкожную преднадколенниковую сумку;
- Сумку полуперепончатой мышцы;
- Собственную сумку полуперепончатой мышцы;
- Сумку подколенной мышцы.
Строение связок коленного сустава
При травмах связок человек испытывает дискомфорт, не может нормально передвигаться и заниматься физическими упражнениями. Связки коленного сустава и их анатомия довольно таки сложная система.
В нее входят следующие элементы:
1. Передняя крестообразная связка коленного сустава.
- Начинается она на поверхности мыщелка, который расположен снаружи. Связка пересекает коленный сустав, прикреплена она в его полости (в межмыщелковой ямке).
Данная связка является одной из самых главных.
Она помогает стабилизировать состояние коленного сустава, контролирует смещение голени, способствует удержанию наружного мыщелка.
2. Задняя крестообразная связка коленного сустава.
- Начинается она на внутреннем бедерном мыщелке. Связка пересекает сустав. В конце она прикреплена в области межмыщелковой ямки. Крестоо
sustav24.ru
строение, форма, движения; мышцы, действующие на коленный сустав, их кровоснабжение и иннервация. Рентгеновское изображение коленного сустава.
Коленный сустав, articul&tio genus (рис. 98, 99), — это наиболее крупный сустав тела человека, сложный по строению. В образовании коленного сустава приним1Шт~участие три кости: бедренная, большеберцовая и надколенник.
Суставная поверхность на бедренной кости образована медиальным и латеральным мыщелками, имеющими эллипсоидные очертания, и надколенниковой поверхностью на передней поверхности дистального эпифиза бедра. Верхняя суставная поверхность большеберцовой кости представлена двумя овальными углублениями, которые сочленяются с мыщелками бедренной кости. Суставная поверхность надколенника, участвующая в образовании коленного сустава, расположена на его задней поверхности и сочленяется только с надколенниковой поверхностью бедренной кости.
Суставные поверхности большеберцовой кости и бедра дополнены внутрисуставными хрящами: медиальным и латеральным менисками (рис. 100). Они увеличивают конгруэнтность сочленяющихся поверхностей. Каждый мениск представляет собой фиброзно-хрящевую пластинку полулунной формы, имеющую на разрезе форму треугольника. Толстый край менисков обращен кнаружи и сращен с капсулой, а истонченный — внутрь сустава. Верхняя поверхность менисков вогнута и соответствует поверхности мыщелков бедренной кости, а нижняя — почти Ноская, лежит на верхней суставной поверхности большеберцовой кости.
Медиальный мениск, meniscus medialis, узкий, по-Улунной формы. Латеральный мениск, meniscus late rails, более широкий. Его толщина у наружного края достигает 8 мм. Концы менисков прикрепляются к межмыщелковому возвышению с помощью связок. Впереди латеральный и медиальный мениски соединены друг с другом*)4]п о п ере ч ной с в я з-к о й к”о_л_е_на, lig. transversum ge/nis” Коленный сустав от-носится к комплексным суставам в связи с наличием в нем менисков. Капсула сустава прикрепляется на бедренной кости, отступя на 1 см и более от кр-ая суставной поверхности; на боль-шеберцовой кости и на надколеннике она проходит непосредственно по краю их суставных поверхностей. Капсула коленного сустава тонкая, свободная и очень обширная. Со стороны полости сустава она срастается с наружными краями обоих менисков. Синовиальная мембрана выстилает изнутри фибрданую мембрану—-капсулы и образует многочисленные складки. Эти складки содержат жировую клетчатку и, вдаваясь в полость сустава, заполняют только часть суставной полости, другая часть остается свободной вследствие неконгруэнтности суставных поверхностей. Наиболее развиты парные к р bi л о в М: ные складки, plicae alares, которые начинаются книзу и по бокам от надколенника, вдаются в полость сустава между, бедренной, большеберцовой костями и надколенником. От надколенника книзу, к переднему межмыщелковому полю больше-берцовой кости, направляется вертикально расположенная непарная поднадколенниковая_с_и_н о в_и а л ь н а я
V_k л а д к a, plica synovialis infrapatellaris.
“”Коленный сустав подкрепляется внутрисуставными и вне-суставными связками. Крестообразные связки колена являются внутрисуставными связками, они покрыты синовиальной мембраной. Передняя крест ообразая связка, 1Щ cruciatum anterius, начинается от медиальной поверхности латерального мыщелка бедра и прикрепляется к переднему межмыщелковому полю большеберцовой кости. Задняя к р е с тообразная связка, lig. cruciatum posterius,
берет начало на латеральной поверхности медиально-го мышёлка, идет кзади и книзу и прикрепляется к заднему межмышелковому полю большеберцовой кости. Синовиальная мембрана капсулы переходит на крестообразные связки с задней стенки полости сустава. Поэтому полость коленного сустава в заднем отделе разделена на латеральную и медиальную части, которые соединяются между собой только спереди. Спе-оеди и снизу границей между правой и левой частями полости коленного сустава является поднадколенниковая синовиальная складка.
Внесуставными связками коленного сустава служат малоберцовая и большеберцовая связки, косая и дугообразная подколенные связки, связка надколенника, медиальная и латеральная поддерживающие связки надколенника (см. рис. 100).
Малоберцовая коллатеральная связка, lig. collatcrdle fibuldre, представляет собой округлый фиброзный тяж толщиной около 5 мм, который начинается от латерального надмыщелка бедренной кости и прикрепляется к латеральной поверхности головки малоберцовой кости. Эта связка отделена от суставной капсулы коленного сустава слоем рыхлой клетчатки. Большеберцовая коллатеральная с в я з-к a, lig. collaterale tibiale, расположена на медиальной поверхности сустава. Связка имеет вид фиброзной пластинки шириной 10—12 мм, сращенной с капсулой, а через нее с медиальным мениском. Вверху связка прикрепляется к медиальному надмыщелку бедренной кости, а внизу — к наиболее выступающей части медиального края большеберцовой кости. Косая подколенная связка, lig. popliteum obliquum (см. рис. 99), расположёна на задней поверхности капсулы сустава. Фиброзные волокна этой связки начинаются у медиально-заднего края медиального мыщелка большеберцовой кости как продолжение сухожилия полуперепончатой мышцы, направляются по задней поверхности капсулы сустава кверху и кнаружи, где заканчиваются, вплетаясь в капсулу сустава и прикрепляясь к задней поверхности бедренной кости, над ее латеральным мыщелком.” Дугообразная подколенная связка, lig. popliteum arcuaium, также расположена на задней поверхности капсулы коленного сустава. Она образована дугообразными волокнами, которые начинаются на задней поверхности головки малоберцовой кости и латерального надмыщелка бедра, Волокна этой связки поднимаются вверх, дугообразно изгибаются в медиальную сторону, частично прикрепляются к среднен части косой подколенной связки, а затем, спускаясь вниз, прикрепляются к задней поверхности большеберцовой кости. Спереди капсула сустава укреплена сухожилием четырехглавой мышцы бедра (т. quadriceps femoris), в толще которого находится надколенник. Сухожильные волокна этой мышцы подхо-дят к основанию надколенника. Часть волокон сухожилия при крепляется к верхнему краю надколенника (основанию надколенника), другие волокна прилежат к передней поверхности надколенника, срастаясь с ним, и прикрепляются к бугристости большеберцовой кости. Этот толстый и широкий фиброзный тяж, расположенный между верхушкой надколенника и бугристостью большеберцовой кости, является связкой надколенника, llg. patellae.
Медиальная и латеральная поддерживающие связки надколенника, retlnaculum patellae mediate и retinaculum patellae laterale, представляют собой внутренние и наружные пучки сухожилия четырехглавой мышцы бедра. Часть пучков прикрепляется к надколеннику, а часть направляется вниз и прикрепляется к передней поверхности большеберцовой кости, возле переднего края суставного хряща.
Коленный сустав имеет несколько синовиальных сумок, bur–sae synovidles (рис. 101). Они расположены между сухожилиями мышц и под сухожилиями у мест их прикрепления к костям. Некоторые из них соединяются с полостью сустава, значительно увеличивая ее. Количество и размеры синовиальных сумок индивидуально варьируют. Основными из них являются следующие: надколенниковая сумка, bursa suprapatellaris, расположенная выше надколенника, между бедренной костью и сухожилием четырехглавой мышцы бедра; глубокая под надколенниковая .сумка, bursa infrapatelldris profunda, лежащая между связкой надколенника и большеберцовой костью; подколенное углубление, recessus subpopliteus, находящееся под сухожилием подколенной мышцы. У места прикрепления сухожилия портняжной мышцы имеется подсухожильная сумка портняжной мышцы, bursa subtendinea т.. sartorii. Подсухожильные сумки есть и возле других мышц. На передней поверхности коленного сустава, на уровне надколенника, в слое клетчатки расположена подкожная преднадколен пиковая сумка, bursa subcutdnea prepatelldris.
По форме суставных поверхностей коленный сустав является типичным мыщелком. В нем возможны движения вокруг двух осей: фронтальной и вертикальной (продольной). Вокруг фронтальной оси в коленном суставе происходят сгибание и разгибание с общим объемом движения 140—150°. При сгибании голень образует с бедром угол около 40°. При этом движении происходит расслабление коллатеральных связок. Сгибание тормозят в основном крестообразные связки колена и сухожилие четырехглавой мышцы бедра. Вследствие расслабления коллатеральных связок при сгибании в коленном суставе возможно вращение вокруг вертикальной оси. Общий размах активного вращения в коленном суставе равен в среднем 15°, пассивного — 30—35°. Крестообразные связки тормозят и ограничивают вращение внутрь, а при вращении кнаружи они расслабляются, но это движение ограничивается натяжением коллатеральных связок. При разгибании в коленном суставе бедро и голень располагаются на одной линии, причем сильно натягиваются крестообразные и коллатеральные связки, а мыщелки бедра плотно упираются в проксимальный эпифиз большеберцовой кости. В таком положении голень и бедро составляют неподвижную опору. Мениски коленного сустава при движениях изменяют свою форму и положение. При сгибании и разгибании по их верхней поверхности перемещаются мыщелки бедренной кости, а при вращении мениски вместе с бедренной костью скользят по суставной поверхности большеберцовой кости.
На рентгенограммах коленного сустава вследствие наличия менисков рентгеновская суставная щель имеет большую высоту (рис. 102). Примерно в средней части суставная щель изогнута над межмыщелковым возвышением большеберцовой кости. Четко видны на снимках не только бедренная и большеберцовая кости, но и надколенник. Последний наслаивается на дистальный эпифиз бедренной кости. Между медиальным и латеральным мыщелками на снимке более светлый участок, соответствующий межмыщелковой ямке. Мениски видны только при специальном исследовании.
studfile.net
Коленный сустав схема | Суставы
Коленный сустав строение
 Полость коленного сустава содержит в себе мениск
Полость коленного сустава содержит в себе мениск
Суставы представляют собой подвижные части костей скелетного аппарата, которые разделены друг с другом щелью. Костные ткани покрываются плотной синовиальной оболочкой, которая предотвращает трение и дистрофию тканей, а также суставной сумкой.
Коленный сустав играет большую роль в теле человека, его анатомическая структура позволяет сохранять максимальную подвижность, обеспечивает сгибательные и разгибательные движения, отведение, приведение, вращение, а также супинацию. Именно этим объясняется обилие соединительных тканей, которые обеспечивают высокую гибкость ноги.
Строение коленного сустава человека включает в себя разнородные по твердости и эластичности ткани: твердые – костные ткани, мягкие – хрящевые, мышечные и ткани связочного аппарата.
Суставы в теле человека – орган, принимающий важную роль в опорно-двигательном аппарате. Медики-артрологи различают простые суставы, которые образуются с помощью двух костей, а также сложные, сформированные тремя или более костями. Коленный сустав строение фото медицинских атласов помогают более эффективно изучить строение колена.
Абсолютно каждый сустав в теле человека образован эпифизами костей, которые покрыты гиалиновой хрящевой тканью, полостью сустава, содержащей в себе синовиальную жидкость, эластичной синовиальной оболочкой и суставной сумкой. Полость коленного сустава содержит в себе еще и мениск – специфическое хрящевое образование, которое увеличивает соответствие разнородных поверхностей сустава. Мениски выполняют функцию амортизаторов, смягчая трение и удары в момент совершения двигательной активности.
Строение и основные элементы коленного сустава
 Основные особенности строения сустава колена
Основные особенности строения сустава колена
Коленный сустав: строение и основные элементы
- Суставные хрящевые ткани;
- Эпифизы костей, которые формируют коленный сустав;
- Суставная капсула;
- Синовиальная жидкость;
- Синовиальная оболочка;
- Капсула сустава колена;
- Мениск.
Ниже рассмотрим основные особенности строения каждого суставного элемента колена, обозначим их роль в опорно-двигательном аппарате, а также нормальном функционировании человека в целом. Строение коленного сустава человека фото с медицинских курсов является хорошим наглядным пособием, которое облегчает понимание структуры колена.
Суставные поверхности колена
Суставная поверхность колена образована сочленяющимися костями, которые покрыты плотным гиалиновым хрящом. Его толщина, как правило, достигает 0,2 – 0,5 мм в среднем. В силу того, что человек вынужден постоянно совершать сгибательные и разгибательные движения, гиалиновый хрящ приобретает дополнительную гладкость, что облегчает скольжение твердых поверхностей костей, смягчает удары и толчки при движении, выполняет функцию своеобразного буфера и амортизатора.
Суставная капсула колена
Суставная капсула колена, медики иначе ее называют суставной сумкой, крепится к костям. Крепление это может быть вблизи. Непосредственно у краев поверхности сустава, либо размещаться, несколько отступая на небольшое расстояние.
Суставная капсула имеет большое значение для нормального функционирования коленной области: она защищает сустав от травмирований и повреждений, от механических воздействий и разрывов, поскольку очень герметично окружает полость коленного сустава.
Снаружи она выстилается фиброзной мембраной, а с внутренней стороны синовиальной мембраной. Фиброзная мембрана отчается большей плотностью и прочностью, что гарантирует большую выносливость. Однако синовиальный внутренний эпителий также весьма важен, поскольку его образуют специальные клетки с особым секретом. Эти клетки выделяют жидкость – синовиальную жидкость, выполняющую роль смазки. Все это позволяет предотвращать хрящи от преждевременного стирания, костям и твердым поверхностям избегать воспаления в результате трения и прочее.
Суставная полость колена
Суставная полость представляет собой щелевидной, но при этом герметичное пространство, которое ограничивается синовиальной оболочкой со всех сторон, помимо оболочки ее также ограничивают костные структуры сустава. Именно суставной полости располагаются хрящевые мениски. Коленный сустав строение мениск имеет такое, чтобы обеспечить максимальную подвижность и гибкость колену, именно поэтому его образует хрящевая эластичная ткань.
Околосуставные ткани
Представляют собой ткани, которые обрамляют сустав. Туда входят мышечные ткани, сухожилия и связки, а также нервы и сосуды. Это очень чувствительные элементы сустава, поскольку очень уязвимы к внешним воздействиям и первыми страдают от разрывов, трещин, микротрещин, микроразрывов и прочему. Прилегающие к суставу мышцы служат гарантом нормального его функционирования: поддерживают его стабильность, обеспечивают возможность совершать движения, укрепляют колено снаружи. Строение коленного сустава видео-обучение более популярно и наглядно расскажет о строении колена.
Связки коленного сустава
Связки коленного сустава
Схема строения коленного сустава очень сложна и включает в себя также связки.
Связки обычно размещаются с внешней стороны капсулы сустава, но в коленном отделе они крепятся именно с внутренней стороны для большего обеспечения стабильности, прочности и выносливости.
Передняя часть колена располагает, так называемый, надколенник – коленную чашечку. Коленная чашечка соединяется с сухожилием и четырехглавой мышцей бедра. В коленном суставе главными связками выступают: крестообразная связка, боковые связки. Они помогают соединить большеберцовую кость, бедренную кость и сам надколенник.
Связочная ткань – плотное образование, способное укрепить соединения костей и ограничить амплитуду совершаемых движений.
Лечение коленного сустава
 Лечение коленного сустава
Лечение коленного сустава
Коленный сустав – наиболее крупный сустав в теле человека, поэтому он уязвим к внешним воздействиям, а также инфекционным заболеваниям и нагрузкам. В том случае, если человек обнаруживает у себя скованность в ноге, болевые ощущения, неправильный отток крови или лимфы, покраснение или локальное повышение температуры – это может служить поводом для обращения к врачу.
Анатомия коленного сустава человека и забота о нем
Коленный сустав – самый большой и сложный по своему строению в человеческом организме, его анатомия чрезвычайно сложна, ведь он должен не только выдерживать вес тела всего владельца, но и позволять ему совершать самые разнообразные движения: от танцевальных па до позы лотоса в йоге.

Такое сложное строение, обилие связок, мышц, нервных окончаний и кровеносных сосудов делает колено очень уязвимым перед различными заболеваниями и повреждениями. Одной из самых частых причин инвалидности становятся травмы именного этого сустава.
Он состоит из следующих образований:
- кости – бедренная кость, большеберцовая кость и надколенник,
- мышцы,
- нервные окончания и кровеносные сосуды,
- мениски,
- крестообразные связки.
Коленный сустав по своему строению близок к шарнирным суставам Это позволяет не только сгибать и разгибать голень, но и совершать пронацию (вращение вовнутрь) и супинацию (движение кнаружи), поворачивая кости голени.
Также при сгибании связки расслабляются, и это дает возможность не только поворачивать голень, но и совершать вращательные и круговые движения.
Костные составляющие
Коленный сустав состоит из бедренной и большеберцовой кости, эти трубчатые кости, соединены между собой системой связок и мышц, кроме того, в верхней части колена находится округлая кость – надколенник или коленная чашечка.
Бедренная кость заканчивается двумя шарообразными образованиями – бедренными мыщелками и вместе с плоской поверхностью большеберцовой кости образуют соединение – большеберцовое плато.

костные составляющие колена
Надколенник прикреплен к основным костям связками, находится спереди коленной чашечки. Его движения обеспечиваются скольжением по специальным желобам м бедерных мыщелках – паллофеморальному углублению. Все 3 поверхности покрыты толстым слоем хрящевой ткани, ее толщина достигает 5-6 мм, что обеспечивает амортизацию и уменьшение терния при движении.
Соединительные составляющие
Основными связками, вместе с костями, составляющими устройство коленного сустава, являются крестообразные. Кроме них, по бокам расположены боковые коллатеральные связки – медиальная и латеральная. Внутри находятся самые мощные соединительнотканные образования – крестообразные связки. Передняя крестообразная связка соединяет бедренную кость и переднюю поверхность большеберцовой кости. Она препятствует смещению большеберцовой кости вперед при движении.
То же самое выполняет задняя крестообразная связка, не давая большеберцовой кости, сместиться кзади от бедерной. Связки обеспечивают соединение костей при движении и помогают удерживать его, разрыв связок приводит к невозможности совершать произвольные движения и опираться на поврежденную ногу.

Кроме связок, в коленном суставе находятся еще два соединительнотканных образования, разделяющие хрящевые поверхности бедренной и большеберцовой кости – мениски, которые имеют очень большое значение для его нормального функционирования.
Мениски часто называют хрящами, но по своему строению они ближе к связкам. Мениски представляют собой округлые пластинки соединительной ткани, находящиеся между бедренной костью и большеберцовым плато. Они помогают правильно распределить вес тела человека, перенося его на большую поверхность и, кроме этого, стабилизируют весь коленный сустав.
Их важность для нормального функционирования сустава легко понять, рассматривая строение колена человека – фото дает возможность увидеть мениски, расположенные между шарообразным эпифизом бедренной кости (нижней частью) и плоской поверхностью большеберцовой кости.

Мышцы колена
Мышцы, расположенные вокруг сустава и обеспечивающие его работу, можно разделить на три основные группы:
- передняя группа мышц – сгибатели бедра – четырехглавая и портняжная мышцы,
- задняя группа – разгибатели – двуглавая мышца, полуперепончатая и полусухожильные мышцы,
- медиальная (внутренняя) группа – приводящие бедро мышцы – тонкая и большая приводящая мышцы.

мышцы коленного сустава
- Одной из самых мощных мышц в теле человека является четырехглавая. Она делится на 4 самостоятельных мышцы, располагается на передней поверхности бедренной кости и прикрепляется к наколеннику. Там сухожилие мышцы превращается в связку и соединяется с бугристостью большеберцовой кости. Промежуточная мышца, одна из ответвлений четырехглавой мышцы, кроме того, присоединяется к капсуле колена и образует мышцу колена. Сокращение этой мышцы способствует разгибанию голени и сгибанию бедра.
- Портняжная мышца также входит в состав мышц коленного сустава. Она начинается от передней подвздошной оси, пересекает поверхность бедренной кости и по внутренней поверхности направляется к колену. Там она огибает его с внутренней стороны и прикрепляется к бугристости большеберцовой кости. Эта мышца является двусоставной и благодаря этому участвует в сгибании и бедра и голени, а также в движении голени внутрь и кнаружи.
- Тонкая мышца – начинается от лобкового сочленения, спускается вниз и прикрепляется к коленному суставу. Она помогает приведению бедра и сгибанию голени.
Кроме этих мышц через коленный сустав проходят сухожилия двуглавой мышцы бедра, посухожильной, полуперепончатой и подколенной мышц. Они обеспечивают приводящие и отводящие движения голени. Подколенная мышца находится непосредственно сзади колена и помогает при сгибании и вращении вовнутрь.
Иннервация и кровоснабжение колена
Коленный сустав иннервируется ветвями седалищного нерва, который разделяется на несколько частей и иннервирует голень, стопу и колено. Непосредственно коленный сустав иннервируется подколенным нервом, он располагается сзади него, и делится на большеберцовую и малоберцовую ветви.

Большеберцовый нерв располагается на задней поверхности голени, а малоберцовый – спереди. Они обеспечивают чувствительную и двигательную иннервацию голени.
Кровоснабжение коленного сустава осуществляются с помощью подколенных артерий и вен, чей ход повторяет ход нервных окончаний.

Чем грозит травма
В зависимости от того, какая из составляющих колена повреждена, происходит и классификация травм, заболеваний и патологий. Это могут быть:
- вывихи,
- переломы костей, окружающих сустав,
- воспалительные и дистрофические заболевания,
- повреждения тканей, находящихся внутри и около сустава, то есть хрящей, капсул, связок, а также жировой ткани.
Коленный сустав и связки — строение и анатомия
Коленный сустав представляет собой достаточно сложную систему, которая состоит из множества элементов. Помимо самого сустава здесь располагаются мышцы, связки, хрящи и нервные волокна. Коленный сустав один из самых больших в человеческом организме. Достаточно часто он подвергается нагрузке и травмам. За счет него совершаются передвижения человека.
Строение его особенное, что увеличивает риск травмирования и развития патологий. При его повреждении лечение займет длительное время. В некоторых случаях патологии способны привести к инвалидности. Основан на шарнирном соединении, что позволяет совершать сгибательные, разгибательные и вращательные движения. Внутри имеется синовиальная жидкость. Она смазывает суставные поверхности, что предотвращает их преждевременное изнашивание.
Развитие сустава и связок начинается еще на 8 неделе внутриутробного развития. Имеется большое количество структур, которые в совокупности обеспечивают нормальную работу колена.

Связки и сухожилия официально делят на две группы: внутрисуставные и внесуставные.
Внутрисуставные связки следующие:
- Передняя крестообразная – начало закрепляется внутри сегмента бедренной кости, а конец – на внешнем сегменте.
- Задняя крестообразная – начало располагается на боковой доли бедренной кости и конец на большой берцовой кости.
- Малая берцовая – размещается на боковом фрагменте колена. Верхний конец закрепляется на передней части бедренной кости, а нижний сочленяется с малой берцовой костью.
- Большая берцовая – располагается на внутренней стороне колена и с помощью хрящевой пластины соединяется с внутренним мениском.
- Дугообразная.
- Косая подколенная.
- Связки суставного надколенника.

Надколенник находится во фронтальной зоне колена.
Их разрыв или растяжение происходит при непривычных движениях. Наличие хрящевой ткани не допускает трения костей во время движений.
Также в строении имеется несколько синовиальных сумок:
- Надколенниковая.
- Поднадколенниковая глубокая.
- Подсухожильная портяжная мышца.
- Подкожная преднаколенниковая.
- Подколенное углубление.

Связки регулируют движения сустава. Также их и ограничивают.
Мениски играют большую роль в функционировании колена. Часто их считают хрящами, однако по строению они больше похожи на связки. Они способствуют равномерному распределению нагрузки. Также они выступают в роли прокладки, находящейся в суставе. При травмах данного элемента нарушаются все хрящевые структуры, что приводит к нарушению работы колена.

Мышцы необходимы в строении коленного сустава, ведь именно они приводят его в действие. Выделяют следующие группы мышц, которые способствуют работе сустава:
- Передняя группа мышц.
- Задняя группа мышц.
- Внутренняя группа.

Самой большой и мощной является четырехглавая мышца. Разделяется на 4 небольшие мышцы.
Портяжная мышца является одной из составляющих мышц коленного сустава. Она распределяется на две части. За счет этого она обеспечивает сгибание бедра и подвижность голени. Данные мышцы относятся к передней группе.
Тонкая мышца относится к внутренней группе и начинается на уровне лобкового сочленения, проходит вниз и заканчивается в коленном суставе. Она обеспечивает приведение бедра и сгибание голени.
Кроме мышц имеются сухожилия, которые обеспечивают другие движения. За счет их человек может совершать привычные для него движения.
Иннервация и кровоснабжение
Помимо связок располагается множество нервов и кровеносных сосудов. Кровеносные сосуды способствуют притоку полезных веществ, которые необходимы тканям.
- Седалищный нерв отвечает за чувствительность. Конкретно за их иннервацию отвечают большеберцовая и малоберцовая ветви, которые отходят от подколенного нерва. Первый обеспечивает иннервацию задней поверхности колена, а второй – переднюю часть в районе коленной чашечки.
- В мениски нервные волокна попадают за счет кровеносных сосудов. Они протягиваются вдоль хряща.
- Нервные пучки в мениске способствуют образованию мякотных и безмякотных волокон.
- Несмотря на то, что нервная система не совершенна, она играет большую роль в функционировании колена. Если происходит деформация одного нерва, то наступает склероз.
- Кровеносные сосуды соединяются за счет анастомозов. Именно сосуды поставляют необходимые вещества для хряща и других тканей.
- Венозная сеть начинается в суставной сумке.
- В задней части располагаются крупные сосуды. Они обеспечивают периферийный отток крови, который возвращается обратно к сердцу.

Коленный сустав способствует соединению двух костей. За счет этого человек может совершать любые движения. Основными направлениями являются:
- Сгибание и разгибание.
- Ротация по вертикальной оси.
За счет этих возможностей, человек может легко совершать движения ногами и телом.
Травмы и патологические состояния
Он довольно уязвим, и часто подвергается травмам. Чаще всего происходят разрывы связок. Различного рода повреждения в основном встречаются у спортсменов.
Разрывы и растяжения связок
Коленные связки поражаются достаточно часто. Провокатором травмы становятся некорректные движения или чрезмерная физическая нагрузка. В зависимости от тяжести могут быть единичные или множественные поражения пучков соединительной ткани.
Множественные повреждения пучков соединительной ткани классифицируются как тяжелые.

Клиническая картина при растяжениях:
- Болевой синдром и отек в пораженной области.
- Нарушение строения колена.
- Нарушения двигательной функции.
При разрывах клиническая картина похожа, но более яркая. Боль намного интенсивнее, а отек обширнее. Наблюдается полная потеря двигательной активности. Имеются три степени разрыва и растяжений:
- I – повреждается небольшое количество связок и двигательная активность сохранена.
- II – повреждается большая часть волокон, движения совершаются с болезненностью в колене.
- III – повреждаются все волокна, двигательная активность полностью ограничена.
Патологические состояния
Коленный сустав могут поражать следующие патологии:
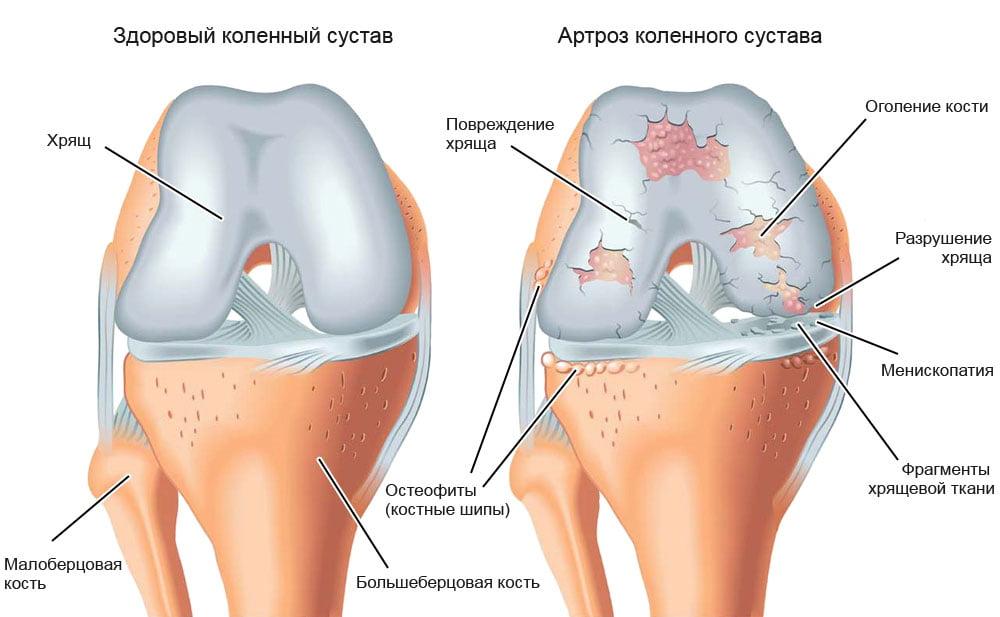
- Гонартроз – характеризуется поражением хрящевой ткани. Развивается постепенно и нарушает функции.
- Менископатия – патология, к которой приводят физические нагрузки на коленный сустав. Основной признак – это щелчок в колене, который несет за собой болевой синдром.
- Артрит – поражает хрящевую ткань, капсулы и синовиальную оболочку. Характеризуется отеком, покраснением и нарушением функций.
- Бурсит – воспаление, развивающееся в синовиальной сумке. Сопровождается болевым синдромом и нарушением подвижности сустава.
- Подагра – патологический процесс, развивающийся из-за отложения солей. Характеризуется покраснением кожи и болевым синдромом.
Данные заболевания довольно опасны для человека. Несвоевременное лечение может привести к неприятным последствиям.
Таким образом, коленный сустав имеет довольно сложную систему. Его нормальное функционирование довольно важно для организма, так как именно за счет него человек может совершать движения. При появлении травм или патологий следует вовремя обращаться к врачу. Такие заболевания могут привести к тяжелым последствиям и даже инвалидности.
Источники:
http://sustaf.ru/kolennyj-sustav-stroenie.html
Анатомия коленного сустава человека и забота о нем
Коленный сустав и связки — строение и анатомия
ostamed.ru
строение, форма, движения; мышцы, действующие на коленный сустав, их анатомия и топография, кровоснабжение и иннервация. Рентгеновское изображение сустава.
Коленный сустав, articulatio genus. В образовании коленного сустава принимают участие три кости: бедренная, большеберцовая и надколенник.
Суставная поверхность на бедренной кости образована медиальным и латеральным мыщелками и надколенниковой поверхностью на передней поверхности дистального эпифиза бедра. Верхняя суставная поверхность большеберцовой кости представлена двумя овальными углублениями, которые сочленяются с мыщелками бедренной кости. Суставная поверхность надколенника расположена на его задней поверхности и сочленяется только с надколенниковой поверхностью бедренной кости.
Суставные поверхности большеберцовой кости и бедра дополнены внутрисуставными хрящами: медиальным и латеральным менисками.
Концы менисков прикрепляются к межмыщелковому возвышению с помощью связок. Впереди латеральный и медиальный мениски соединены друг с другом поперечной связкой колена, lig. transversum genus.
Коленный сустав относится к комплексным суставам в связи с наличием в нем менисков.
Капсула коленного сустава со стороны полости сустава срастается с наружными краями обоих менисков. Синовиальная мембрана выстилает изнутри фиброзную мембрану капсулы и образует многочисленные складки. Наиболее развиты парные крыловидные складки, plicae alders. От надколенника книзу направляется поднадколенниковая синовиальная складка, plica synovialis infrapatellaris.
Коленный сустав подкрепляется внутрисуставными (крестообразные: передняя, lig. cruciatum anterius, и задняя, lig. cruciatum posterius) и внесуставными связками (малоберцовая коллатеральная связка, lig. collaterale fibuldre, большеберцовая коллатеральная связкa, lig. collaterale tibiale, косая подколенная связка, lig. popliteum оbliqиит, дугообразная подколенная связка, lig. popliteum arcuatum).
Спереди капсула сустава укреплена сухожилием четырехглавой мышцы бедра (т. quadriceps femoris).
Коленный сустав имеет несколько синовиальных сумок, bursae synoviales (надколенниковая сумка, bursa suprapatellaris, глубокая поднадколенниковая сумка, bursa infrapatellaris profunda, подколенное углубление, recessus subpopliteus, подсухожильная сумка портняжной мышцы, bursa subtendinea m. sartorii). Подсухожильные сумки есть и возле других мышц.
По форме суставных поверхностей коленный сустав является типичным мыщелком. В нем возможны движения вокруг двух осей: фронтальной и вертикальной (продольной). Вокруг фронтальной оси в коленном суставе происходят сгибание и разгибание.
На рентгенограммах коленного сустава вследствие наличия менисков рентгеновская суставная щель имеет большую высоту. Четко видны на снимках не только бедренная и большеберцовая кости, но и надколенник. Между медиальным и латеральным мыщелками на снимке более светлый участок, соответствующий межмыщелковой ямке. Мениски видны только при специальном исследовании.
Портняжная мышца, m. Sartorius.
Иннервация: n. femoralis
Кровоснабжение: a. circumflexa femoris lateralis, a. femoralis (rr. musculares), a. descendens geninularis.
Промежуточная широкая мышца бедра, m. vastus intermedius,
Иннервация: n. femoralis
Кровоснабжение: a. femoralis, a. profunda femoris.
Двуглавая мышца бедра, т. biceps femoris
Иннервация: длинная головка — от n. tibialis, короткая головка — от n. fibularis communis.
Кровоснабжение: a. circumflexa femoris medialis, aa. perforantes.
Полусухожильная мышца, т. semitendindsus,
Иннервация: n. tibialis .
Кровоснабжение: aa. perforantes.
Полуперепончатая мышца, т. semimembranosus,
Иннервация: n. tibialis.
Кровоснабжение: a. circumflexa femoris medialis, aa. perforantes, a. poplitea.
Тонкая мышца, т. gracilis
Иннервация: n. obturatorius
Кровоснабжение: a. obturatoria, a. pudenda externa, a. femoralis.
studfile.net

















































 Операции на голеностопном суставе
Операции на голеностопном суставе Артроскопия
Артроскопия Осмотр до операции
Осмотр до операции Правила послеоперационной реабилитации
Правила послеоперационной реабилитации Массаж для восстановления
Массаж для восстановления Перелом лодыжки происходит при резком подворачивании стопы вовнутрь или наружу. В частых случаях пациентам с травмой проводят хирургическую операцию для нормализации функциональной способности костей.
Перелом лодыжки происходит при резком подворачивании стопы вовнутрь или наружу. В частых случаях пациентам с травмой проводят хирургическую операцию для нормализации функциональной способности костей.











 —>
—>











 Сидим по-японски
Сидим по-японски Гонартроз коленного сустава всё чаще встречается у молодых людей
Гонартроз коленного сустава всё чаще встречается у молодых людей Интенсивные нагрузки, травмы, занятия экстремальными видами спорта провоцируют поражение и дегенеративно-дистрофические изменения в хрящевой ткани
Интенсивные нагрузки, травмы, занятия экстремальными видами спорта провоцируют поражение и дегенеративно-дистрофические изменения в хрящевой ткани Данная патология диагностируется на основании жалоб пациента, выявления предрасполагающих факторов
Данная патология диагностируется на основании жалоб пациента, выявления предрасполагающих факторов При частичном разрушении хряща врачи пытаются остановить дегенеративно-дистрофические изменения
При частичном разрушении хряща врачи пытаются остановить дегенеративно-дистрофические изменения Используется обезболивающее действие лекарственных средств
Используется обезболивающее действие лекарственных средств В зависимости от степени поражения сустава проводится оперативное вмешательство различного рода
В зависимости от степени поражения сустава проводится оперативное вмешательство различного рода Хорошее дополнение к физиотерапии – лечебная гимнастика
Хорошее дополнение к физиотерапии – лечебная гимнастика


 Болевой синдром усиливается, сопровождает пациента постоянно;
Болевой синдром усиливается, сопровождает пациента постоянно;
 Универсального комплекса упражнений ЛФК при артрозе третей степени не существует. Программа занятий подбирается в зависимости от предпочтений пациента, возраста, физических возможностей. Положительный результат оказывает регулярное плавание: кроме суставов, плавание поддерживает позвоночник, взаимодействует почти со всеми группами мышц. Во многих спортивных центрах работают специальные группы по аквааэробике и плаванию для пожилых людей.
Универсального комплекса упражнений ЛФК при артрозе третей степени не существует. Программа занятий подбирается в зависимости от предпочтений пациента, возраста, физических возможностей. Положительный результат оказывает регулярное плавание: кроме суставов, плавание поддерживает позвоночник, взаимодействует почти со всеми группами мышц. Во многих спортивных центрах работают специальные группы по аквааэробике и плаванию для пожилых людей.
 Сама операция длится недолго: до двух часов. Во время имплантации протезов используется методика компьютерной навигации, что помогает точно установить искусственный сустав, а также увеличить срок его службы.
Сама операция длится недолго: до двух часов. Во время имплантации протезов используется методика компьютерной навигации, что помогает точно установить искусственный сустав, а также увеличить срок его службы.
 боли не утихают даже в состоянии покоя;
боли не утихают даже в состоянии покоя; Изначально после того, как был диагностирован левосторонний или двусторонний гонартроз, врач назначает пациенту медицинские препараты, способствующие снятию отечности и снижению болевого синдрома. Когда удастся улучшить состояние больного и избавить его от дискомфортных ощущений, можно переходить к физиопроцедурам, благодаря которым можно быстро и эффективно устранить мышечный спазм и нормализовать кровообращение в суставах.
Изначально после того, как был диагностирован левосторонний или двусторонний гонартроз, врач назначает пациенту медицинские препараты, способствующие снятию отечности и снижению болевого синдрома. Когда удастся улучшить состояние больного и избавить его от дискомфортных ощущений, можно переходить к физиопроцедурам, благодаря которым можно быстро и эффективно устранить мышечный спазм и нормализовать кровообращение в суставах. Артролиз – деформированные и утолщенные спайки удаляются, что позволяет обеспечивать большую подвижность сустава.
Артролиз – деформированные и утолщенные спайки удаляются, что позволяет обеспечивать большую подвижность сустава. Не менее эффективен и другой компресс. Необходимо взять яблочный уксус и мед в пропорции 3:1, нанести на область коленного сустава, сверху приложить лист капусты или лопуха, а сверху наложить повязку из теплой ткани. Желательно данный компресс делать на ночь в течение одной недели.
Не менее эффективен и другой компресс. Необходимо взять яблочный уксус и мед в пропорции 3:1, нанести на область коленного сустава, сверху приложить лист капусты или лопуха, а сверху наложить повязку из теплой ткани. Желательно данный компресс делать на ночь в течение одной недели. Симптомы гонартроза 3 степени
Симптомы гонартроза 3 степени Диагностика гонартроза
Диагностика гонартроза ЛФК при гонартрозе
ЛФК при гонартрозе Послеоперационный период после гонартроза
Послеоперационный период после гонартроза




 «Алезан»
«Алезан» «Алезан» гель
«Алезан» гель Аллергическая реакция
Аллергическая реакция Средства НПВС
Средства НПВС









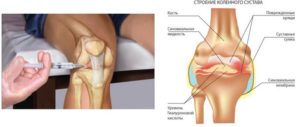

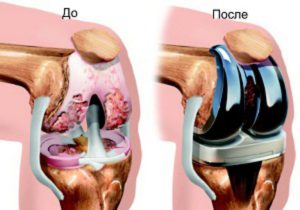





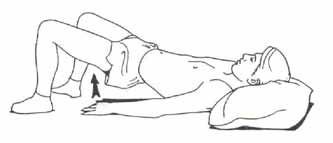
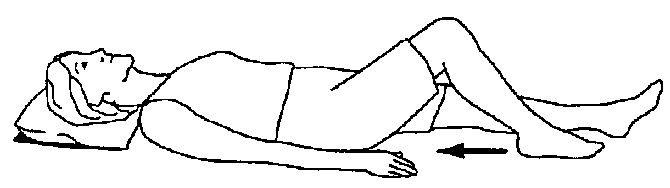
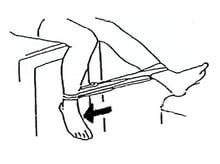
 Упражнения для коленных суставов
Упражнения для коленных суставов

 Артроз коленных суставов. Комплекс упражнений
Артроз коленных суставов. Комплекс упражнений



