Гнойный гонит коленного сустава – что такое, причины, симптомы, лечение, диагностика, прогноз
что такое, причины, симптомы, лечение, диагностика, прогноз
Ноги, как и руки, выполняют важные функции. Человек редко обращает внимание на то, как часто использует свои верхние и нижние конечности. Пренебрегая здоровьем, постоянно травмируя их, нося тесную и неудобную обувь, можно спровоцировать развитие нежелательных болезней. Одним из заболеваний является гонит. Он значительно затрудняет движение человека, делая его на время болезни малоподвижным инвалидом. Все о воспалении коленного сустава пойдет речь на vospalenia.ru.
Что это такое – гонит?
Если у человека набухает и достигает значительных размеров коленная чашечка, при этом он занимает вынужденное положение, согнув колено, речь может идти о гоните. Что это такое? Гонит (артрит, моноартрит или остеоартрит) – это воспаление коленного сустава. В колене собирается большое количество жидкости в процессе воспаления, из-за чего оно набухает. Может проходить как с яркими симптомами (когда появляется температура, слабость, недомогание), а может протекать бессимптомно. При этом постоянно происходит процесс разрушения хрящей, тканей, обездвиживая частично или полностью больного.
Клинические формы:
- Острый – развивается стремительно и проявляет яркую симптоматику;
- Хронический – протекает бессимптомно.
По причинам:
- Первичный – возникает как самостоятельная болезнь в результате ушибов, травм, попадания инфекции в открытую рану на колене;
- Вторичный – возникает как следствие уже бушующих в организме болезней:
- Ревматоидный артрит – хроническое воспаление сустава;
- Болезнь Бехтерева – воспаление позвоночника и суставов хронического характера;
- Туберкулез – поражение организма микобактерией туберкулеза. Соответственно, развивается вид гонита – туберкулезный;
- Сифилис – поражение бледной трепонемой. Соответственно, развивается вид гонита – сифилитический;
- Гонорейный гонит – поражение гонореей;
- Бруцеллезный гонит;
- Дизентерийный гонит;
- Пневмококковый гонит;
- Септический гонит;
- Ревматический гонит;
- Флегмонозный гонит;
- Другие болезни: полиартрит, псориаз, синдром Рейтера и т. д.
По характеру скопившегося экссудата различают виды:
- Серозный – формируется из сыворотки крови, без гноя;
- Гнойный – поражение стафилококками, синегнойной палочкой, сальмонеллой, кишечной палочкой и пр.;
- Серозно-гнойный.
Симптомы и признаки
Общими симптомами и признаками гонита коленного сустава являются:
- Боль, усиливающаяся при движениях;
- Увеличение в объеме;
- Отечность, припухлость;
- Покраснение, повышение температуры;
- Ограниченность движений;
- Острая гнойная форма характеризуется слабостью, ухудшением состояния, ознобом, повышением температуры.
При длительном течении болезни происходят значительные изменения не только в коленном суставе, но и мышцах пораженной ноги, например, атрофия.
Признаки гонорейного гонита:
- Нестерпимые боли;
- Высокая температура;
- Интоксикация.
Сифилитическая форма редко поражает один сустав. Она поражает сразу два сустава на обеих ногах. При этом наблюдается местное повышение температуры, округление суставов, которые не теряют своей подвижности, болезненные ощущения особенно по ночам.
Туберкулезной форме присущи такие симптомы:
- Незначительная боль;
- Небольшая припухлость;
- Местная температура;
- Умеренное ограничение в движениях, сгибании;
- Быстрая атрофия мышц.
Отдельный интерес представляет острый гнойный гонит, который выражается в следующих симптомах:
- Боль;
- Повышение местной температуры;
- Покраснение кожи;
- Отек;
- Накопление жидкости;
- Ограничение подвижности;
- Озноб;
- Слабость;
- На фоне нелечения развивается остеомиелит, тугоподвижность, атрофия мышц.
Причины воспаления коленного сустава
В зависимости от причин воспаления коленного сустава, различают первичную и вторичную форму болезни:
- При первичной форме болезнь развивается на фоне травм, ушибов, ссадин, проникновения инфекции непосредственно в коленный сустав через рваную рану;
- При вторичной форме болезнь развивается как следствие уже бушующих в организме других инфекционных заболеваний:
- поражающие коленные суставы, например, ревматоидный артрит и болезнь Бехтерева,
- при наличии инфекций в организме, которые попадают в коленный сустав через кровь или смежные органы – туберкулез, сифилис.
Гонит у детей
Гонит у детей часто проявляется в двух формах – синовиальной и костной. До 10 лет костная система ребенка еще не развита, часто подвержена ушибам, ссадинам и проникновению инфекции. Таким образом, воспаление может проявиться по причинам развития первичной формы.
Гонит у взрослых
Гонит у взрослых может развиваться как в первичной, так и во вторичной форме. Зачастую пациентами с гонорейной формой гонита являются мужчины. У женщин гонит развивается на фоне не лечимых инфекционных болезней, а также ушибов и травм, которые они получают при падениях во время ходьбы на каблуках или в период беременности.
Здесь следует отметить развитие данной болезни в результате физического насилия. У мужчин он развивается чаще, нежели у женщин, поскольку именно представители сильного пола часто подвергаются физическим избиениям на улице или в спортивных залах. У женщин воспаление коленного сустава развивается на фоне физического насилия в семье со стороны супруга.
перейти наверхДиагностика
Диагностика воспаленного коленного сустава проводится следующими процедурами:
- Общий осмотр и сбор жалоб: проверяется отечность, болезненность сустава, проверяется общее состояние;
- Сбор анамнеза: с чего все началось и как протекало до прихода больного в больницу;
- Пункция сустава с целью анализа жидкости на возбудителя и чувствительность к антибактериальной терапии;
- Рентгенограмма пораженного сустава;
- Анализ крови;
- Консультации у ревматолога и хирурга.
Лечение
Лучше в домашних условиях лечением гонита не заниматься. Без помощи врачей здесь не обойтись. Как лечат врачи воспаление коленного сустава?
- Обеспечивают постельный режим путем накладывания на пораженный участок фиксирующей гипсовой лонгеты;
- Назначают лекарства в виде антибиотиков как внешнего, так и внутреннего применения;
- При вторичной форме болезни начинается интенсивное лечение первопричины – основного заболевания;
- Физиотерапевтические процедуры проводятся лишь в момент стихания воспаления. В период обострения они противопоказаны;
- Возможно переливание крови;
- Хирургическое вмешательство проводится лишь по необходимости, когда происходят значительные изменения в тканях, суставе, а также больной теряет способность ходить.
При гонорейном гоните проводится хирургическое удаление экссудата, внутримышечно и внутрисуставно вводят антибиотики. По мере выздоровления проводят физиотерапевтические процедуры и назначается санаторное лечение.
При туберкулезной и сифилитической формах болезни назначаются специфические процедуры под присмотром врача.
Острую гнойную форму гонита лечат путем пункции – удаления гнойного содержимого, введения антибиотиков и обеспечения покоя.
Диета при лечении данного заболевания состоит лишь в употреблении богатых белками и витаминами продуктов, чтобы укрепить иммунитет.
перейти наверхПрогноз жизни
Прогноз жизни при гоните полностью зависит от причин и течения болезни. Сколько живут при воспалении коленного сустава? Всю жизнь. Если поражение произошло за счет других болезней, тогда именно они укорачивают жизнь пациента. При первичной форме болезни возможны лишь осложнения, которые не влияют на продолжительность жизни, но значительно снижают ее качество. Можно остаться инвалидом, если не заниматься лечением.
При отсутствии лечения возможны следующие осложнения:
- Полное обездвиживание больного за счет того, что разрушаются ткани, хрящи, меняется структура сустава;
- Прорыв гнойного содержимого в ткани голени и бедра, что приведет к распространению болезни на близлежащие ткани.
- Сепсис.
Поэтому следует не только лечить воспаление коленного сустава, но и проводить профилактические процедуры, которые предотвратят его повторное возникновение:
- Лечение других заболеваний организма, особенно инфекционных и опорно-двигательных;
Избегание травм, ушибов, ссадин, рваных ран. Своевременно их залечивать и доводить до полного выздоровления.
Гнойный гонит коленного сустава: лечение, симптомы
Гонит – это воспалительный процесс коленного сустава, развивается он чаще всего при полиартрите или моноартрите. Различают две формы болезни:
- Первичный гонит – возникает при травмах конечности, внутренних повреждениях коленного сустава, внедрении инфекции в суставную полость;
- Вторичный гонит – причиной служат другие заболевания, например, псориаз, ревматоидный артрит, болезнь Бехтерева.
Клиническая картина может быть различной в зависимости от того, какой причиной вызван гонит, какой он формы и стадии.
Содержание статьи:
Как распознать гонит
О воспалительном процессе коленного сустава свидетельствуют такие симптомы:
- Боль при движениях, которая в состоянии покоя не проходит полностью, а лишь немного стихает.
- Припухлость коленного сустава и зоны над ним.
- Повышение температуры кожи.
- Болезненные ощущения при прощупывания больного участка.
 Если в синовиальной оболочке коленного сустава скапливается большое количество экссудата, происходит выпячивание заворотов оболочки.
Если в синовиальной оболочке коленного сустава скапливается большое количество экссудата, происходит выпячивание заворотов оболочки.
Развивается так называемый симптом баллотирования надколенника.
Гонококки, стрептококки, стафилококки вызывают гнойный тип гонита в области коленного сустава. Симптомы, описанные выше, при этой форме заболевания выражены более ярко, к ним прибавляются признаки общей интоксикации организма:
- Озноб;
- Повышение температуры тела;
- Слабость, головокружение.
Кожные покровы в области воспаленного сустава гиперемированы и отечны, любые движения очень болезненны. Гнойное расплавление суставной сумки приводит к распространению гноя в тканях бедра и голени и обширному сепсису.
Если гнойный тип гонита в области коленного сустава не лечить, вероятно развитие таких осложнений и последствий, как сгибательная контрактура коленного сустава, гипотрофия четырехглавой мышцы бедра, анкилоз коленного сустава, если воспалительный процесс затронул костные ткани.
Как диагностируется гонит
Для диагностики гонита, помимо визуального осмотра пациента, проводятся такие мероприятия
- Пункция сустава с последующим исследованием внутрисуставной жидкости.
- Артроскопия.
- Биопсия оболочки коленного сустава.
- Термография и рентгенография.
- УЗИ коленного сустава.
После подтверждения диагноза проводится лечение в условиях стационара.
Разновидности гонита
Гонит может быть сопутствующим заболеванием при венерической или туберкулезной инфекции. Чаще подобное осложнение наблюдается у мужчин.
Гонорейный гонит проявляется острыми болями в пораженном суставе, высокой температурой тела, ограничением подвижности сустава. Разрушение суставных тканей происходит очень быстро, в большинстве случаев развивается анкилоз сустава колена. Параллельно отмечаются симптомы острой или хронической гонореи.
 Точно определить вид бактерий помогает исследование экссудата синовиальной оболочки. Лечение контролируется врачом-венерологом. Заключается оно в следующем: делается пункция коленного сустава, гнойное содержимое отсасывается. Затем в суставную полость вводится антибиотик.
Точно определить вид бактерий помогает исследование экссудата синовиальной оболочки. Лечение контролируется врачом-венерологом. Заключается оно в следующем: делается пункция коленного сустава, гнойное содержимое отсасывается. Затем в суставную полость вводится антибиотик.
Антибактериальные препараты назначаются также внутримышечно. Восстановление подвижности конечности проводится в санатории с применением различных физиопроцедур.
Сифилитический гонит на сегодняшний день встречается очень редко. Чаще всего он проявляется как сифилитический синовит или вторичный остеоартрит при врожденной или третичной форме сифилиса.
Поражаются симметрично оба колена, суставы принимают шарообразную форму из-за скопления экссудата, другие симптомы выражены очень слабо. Температура может повышаться только местно, подвижность суставов практически не нарушается.
Реже отмечается реактивный синовит коленного сустава или сифилитический остеоартрит с гуммозным поражением костных тканей.
В этом случае поражается только один сустав. Он может сильно деформироваться, боли донимают пациента преимущественно по ночам. Но нарушения подвижности при этом не отмечается, температура остается в норме.
 Рентгенограмма показывает гуммозный процесс в тканях кости, осложненный склерозом. Лечение этой формы гонита также проводится под надзором венеролога, используется специфическая терапия против сифилиса. В запущенных случаях проводится резекция сильно разрушенных анкилозом суставов.
Рентгенограмма показывает гуммозный процесс в тканях кости, осложненный склерозом. Лечение этой формы гонита также проводится под надзором венеролога, используется специфическая терапия против сифилиса. В запущенных случаях проводится резекция сильно разрушенных анкилозом суставов.
Туберкулезный гонит по локализации и природе происхождения может быть первично-синовиальным или же первично-костным. На начальной стадии воспаление развивается медленно, симптомы сглажены.
Наблюдается небольшая припухлость и баллотирование надколенника, температура может немного повышаться местно, болевой синдром и скованность умеренные. Гипотрофия мышц бедра и голени наступает очень быстро. Диагностика из-за слабовыраженной симптоматики часто бывает затруднена, используется несколько различных методик.
Лечение туберкулезного гонита проводится в комплексе с лечением основного заболевания, программа лечения определяется фтизиатром. Больной, как правило, помещается на стационар или в санаторий.
sustav.info
Гнойный гонит
К гнойному поражению коленного сустава (гониту) приводит попадание гноеродной микрофлоры в сустав гематогенным и лимфогенным путем из гнойных очагов инфекции (рожистое воспаление, остеомиелит бедра или голени и пр.) или извне при открытом повреждении сустава (огнестрельные ранения и др.).При эмпиеме сустава отмечаются припухлость и сглаженность контуров его, легкая гиперемия кожных покровов. Из-за сильных болей больной придает конечности вынужденное положение (согнута в коленном суставе), при котором боли беспокоят значительно меньше; пассивные движения резко болезненны.
Выраженный отек и краснота кожи околосуставных тканей наблюдаются при флегмоне капсулы сустава. Конечность находится в согнутом положении, всякая попытка произвести малейшие пассивные движения вызывает невыносимые боли.
Гнойное воспаление, вызванное более вирулентной флорой, приводит к обширному поражению сустава, распространяется на слизистые сумки и связки. Разрушение связок приводит к патологическим подвывихам.
Гнойные затеки образуются при некрозе суставной сумки и прорыве гноя в параартикулярные ткани. Затеки локализуются в местах суставных сумок: по бокам надколенника и сзади на месте подколенной сумки. Затеки могут слиться и распространиться к сосудам подколенной ямки. Замечено, что гонит метастатического происхождения (при роже, сепсисе) клинически проявляется менее бурно, хотя может сопровождаться глубокими анатомическими изменениями.
Большую опасность представляет гонит после огнестрельных пулевых и осколочных ранений. Обширность повреждений и большая инфицированность суставов приводят к развитию прогрессирующих эмпиемы и флегмоны, угрожающих жизни раненых.
Лечение
При эмпиеме коленного сустава конечность иммобилизуют отвердевающей повязкой или шиной.Лечение гнойного гонита начинают с ежедневных пункций сустава, при которых аспирируют гной, экссудат, сустав промывают растворами антисептиков. Пункцию заканчивают введением в сустав растворов протеолитических ферментов и антисептиков.
Наиболее удобными местами для пункции сустава являются точки на середине надколенника с наружной и внутренней стороны, на уровне его заднего края.
После местной инфильтрационной анестезии прокалывают кожу и сдвигают ее над фасцией в сторону, изменяя направление пункционного канала. Иглу продвигают по задней поверхности надколенника.
Пункцию верхнего заворота осуществляют в точке, расположенной у верхнего полюса надколенника с наружной или внутренней стороны. Иглу направляют под надколенник перпендикулярно срединной плоскости сустава. Если иглу направить сверху вниз и кнутри, то можно из этого же вкола пунктировать непосредственно полость сустава. Иглу можно вколоть со стороны валика т. vastus intermedius. Иглу направляют книзу и несколько кнутри под сухожилие четырехглавой мышцы к верхнему полюсу надколенника. При небольшом количестве выпота его вытесняют в верхний заворот суставной сумки. Для этого левую руку укладывают плашмя на переднюю поверхность сустава, на надколенник, I палец на внутреннюю, остальные — на наружную поверхность сустава. Сдавлением уменьшают объем сустава и вытесняют выпот в верхний заворот.
Артротомия и резекция коленного сустава
Показанием к артротомии при гнойных гонитах служит безуспешность консервативного пункционного лечения с использованием антибактериальных препаратов, протеолитических ферментов, иммобилизации конечности и т.д. Показанием к вскрытию задних заворотов служат клинические признаки вовлечения в гнойный процесс этих отделов сустава Наш клинический опыт свидетельствует об обоснованности такой тактики; дренирование задних отделов сустава показано при эмпиеме, при прорыве гноя в подколенную ямку. При запущенных формах гнойного гонита одновременно выполняют заднюю и переднюю артротомию (первичная задняя артротомия). Вторичную заднюю артротомию выполняют тогда, когда процесс прогрессирует, а при выполненной ранее передней артротомии не обеспечиваются должные условия для дренирования сустава.
Доступ к коленному суставу:
1 — парапателлярный; 2 — по Кохеру; 3 — по Текстору, 4 — по Корневу
При посттравматическом гнойном гоните вследствие открытых и огнестрельных повреждений выполняют вторичную хирургическую обработку раны, иссекают нежизнеспособные ткани, удаляют костные отломки, инородные тела, вскрывают гнойные затеки. Адекватное дренирование коленного сустава с использованием проточно-промывного метода обеспечивает его санацию.

Проточно-промывное дренирование при гнойном гоните:
а — при эмпиеме сустава; б — при поражении передневерхнего заворота; в — при поражении передневерхнего заворота в сочетании с препателлярным бурситом
После дренирования сустава для иммобилизации конечности накладывают кокситную повязку.
При посттравматическом гнойном гоните применяют раннюю артротомию, а при тяжелой капсульной флегмоне, обширных повреждениях тканей в сочетании с остеомиелитом сразу прибегают к резекции сустава
Как артротомия, так и резекция сустава заканчиваются анкилозом. Стремиться к сохранению движений не следует, так как деформирующий артрозоартрит и рубцовые изменения в области сустава вызывают боли, которые исчезают после формирования анкилоза. Показания к резекции сустава при посттравматическом гнойном гоните определяют в соответствии с внутрисуставным переломом.

Варианты внутрисуставных переломов коленного сустава, осложнившихся гнойным гонитом, при которых показана резекция сустава (по А.В. Каплану):
а, б — экономная резекция эпифизов; в — типичная резекция сустава; г — обширная резекция или ампутация конечности
При резекции сустава чаще применяют разрез типа Текстора. Удаляют капсулу сустава, мениски, крестообразные связки, поврежденный надколенник. При иссечении синовиальной оболочки по задней поверхности сустава следует соблюдать осторожность из-за опасности повреждения подколенных сосудов. Резекцию производят радикально в пределах здоровых тканей в объеме, позволяющем удерживать бедренную и большеберцовую кость без диастаза. Верхние и нижние концы спиленных костей должны примыкать друг к другу по всей поверхности распила. Если поврежден мыщелок или мыщелки одной из костей, то на неповрежденной кости следует удалить суставной хрящ, создав хорошее сопоставление костей.
При повреждении одного из мыщелков обработка костной поверхности должна быть такой, чтобы созданная форма обеспечила соприкосновение концов костей. Укорочение конечности при дефекте костей в пределах 6-8 см можно компенсировать обувью или ортопедическими аппаратами. При дефекте 10 см и более сблизить концы не представляется возможным, для восстановления длины и функции конечности потребуется использование компрессионно-дистракционных аппаратов. Резекцию сустава заканчивают дренированием с подключением проточно-промывной системы.
Иммобилизацию конечности проводят гипсовой повязкой до сращения костей (2,5—3, 5 мес).
Среди множества методов вскрытия коленного сустава лишь передняя парапателлярная артротомия и двусторонняя паракондилярная артротомия по Корневу применимы при гнойном гоните, поскольку они удовлетворяют основным требованиям гнойной хирургии: простой доступ, кратчайший путь к гнойному очагу, широкое его вскрытие и адекватное дренирование.
При гнойном гоните, развившемся вследствие проникающих ранений сустава или явившемся следствием нагноения при гемартрозе, гной чаще скапливается в передних отделах сустава. В этих случаях, а также при локализованном скоплении гноя в верхнем завороте показана передняя артротомия.
Передняя парапателлярная артротомия
Разрезы кожи проходят параллельно с двух сторон, начиная от верхней границы заворота и до бугристости большеберцовой кости. Рассекают кожу, подкожную клетчатку, фасцию бедра, в верхнем отделе частично расслаивают четырехглавую мышцу по ходу кожного разреза. По всей длине рассекают капсулу сустава, удаляют гной и в полость сустава вводят дренаж в поперечном направлении.Для вскрытия заднего заворота ногу сгибают в коленном суставе и слегка изогнутый длинный пуговчатый зонд вводят в разрез и через боковую щель сустава продвигают кзади параллельно мыщелку бедра в задневнутренний заворот. Суставную капсулу и кожу выпячивают зондом в промежутке между сухожилиями большой приводящей мышцы бедра и портняжной мышцей, что соответствует проекции задневнутреннего заворота. Над пальпируемой пуговкой зонда рассекают кожу, подкожную клетчатку, плотную фасцию бедра, расслаивают жировую клетчатку подколенной ямки и вскрывают recessus posterior medialis кпереди от т. gastrocnemius между ее внутренней головкой и мыщелком бедра. Удаляют гной и вводят дренажную трубку из плотноэластического материала.

Наложение контрапертуры для дренирования сустава
Для вскрытия этого заворота В.Ф. Войно-Ясенецкий предложил специальные ориентирные линии. Ось малоберцовой кости продолжают кверху, при согнутом под прямым углом колене опускают на линию оси перпендикуляр от нижнего полюса надколенника. В точке пересечения этих линий остроконечным скальпелем, введенным на глубину 0,5—1 см, вскрывают recessusposterior lateralisи дренируют его полость трубкой.
Дренирование сустава осуществляется тремя трубками. Передний отдел сустава дренируют трубкой, проведенной в поперечном направлении через полость сустава в его верхнем завороте. Задние отделы сустава дренируют через отдельные разрезы. Проведение дренажей из передних разрезов в задневнутренний и задненаружный завороты не обеспечивает хороших условий для дренирования, что, по мнению В.Ф. Войно-Ясенецкого, обусловлено тем, что дренажи проходят не через полость сустава, а через plicae alares synoviales.
После введения дренажей ногу иммобилизуют гипсовой лонгетой в положении легкого сгибания, что предупреждает сдавление дренажных трубок и обеспечивает хороший отток гноя из заднего отдела сустава. Важным этапом артротомии А. В. Каплан считал иссечение синовиальной оболочки сустава.
Двусторонняя паракондилярная артротомия по Корневу является надежным способом дренирования при эмпиеме коленного сустава. Показанием к виду широкой артротомии служат эмпиемы сустава с гнойными затеками, гнойные гониты после огнестрельных ранений сустава. Этот способ обеспечивает широкое вскрытие сустава с дренированием его передних и задних отделов (в отличие от парапателлярной артротомии, которая обеспечивает вскрытие передних отделов сустава, или способа Текстора, при котором раскрывается средний отдел сустава).
Конечность сгибают под углом 130—140°, дугообразный разрез начинают у верхнего полюса верхнего заворота и проводят парапателлярно до проекции суставной щели и параллельно мыщелку бедренной кости поворачивают кзади и кверху. Рассекают кожу, подкожную клетчатку, частично т. vastus lateralis или т. vastus medialis, боковые связки сустава, вскрывают верхний заворот, рассекают боковой отдел суставной сумки и заднебоковые завороты.

Параконциллярная артротомия по Корневу:
а — вид бокового подковообразного разреза сбоку с пересечением боковых связок; б — дренирование переднего и двух задних заворотов (поперечный срез)
Такие симметричные разрезы проводят с наружной и внутренней стороны сустава. После вскрытия сустава удаляют гной, тканевый детрит, фибрин и в передние и задние отделы сустава вводят дренажные трубки. Хорошие условия для дренирования и периодического промывания сустава обеспечивает дренирование плотными хлорвиниловыми трубками. Для дренирования переднего отдела сустава трубку проводят в поперечном направлении через передневерхний заворот, задний отдел сустава дренируют двумя трубками через разрезы с наружной (recessus posterior lateralis) и с внутренней (recessus posterior medialis) стороны. Дренажи обеспечивают проточно-промывное дренирование после операции. Конечность иммобилизуют гипсовой лонгетой до стихания воспалительных явлений.
К недостаткам метода относится пересечение боковых связок коленного сустава, что нарушает его функцию в последующем.
Разрушение эпифизов костей сустава и хряща, определяемое на рентгенограммах, прогрессирование нагноения приводят к резекции сустава, а в отдельных случаях к ампутации конечности с целью спасения жизни.
Резекция коленного сустава по Текстору
Показанием к резекции сустава служит гнойный остеоартрит с деструкцией суставных поверхностей костей. Цель операции — удаление разрушенных участков кости, дренирование и формирование в последующем анкилоза. U-образный разрез начинают на 3-4 см выше внутреннего мыщелка бедренной кости, по краю т. vastus medialis, ведут до бугристости большеберцовой кости и поворачивают кнаружи в поперечном направлении; с наружной стороны сустава разреза продолжают к наружному мыщелку бедренной кости по краю т. vastus lateralis на 3-4 см выше мыщелка.Рассекают кожу, подкожную клетчатку, фасцию, собственную связку надколенника, обнажают жировую подушку. Рассекают фиброзную и синовиальную оболочки, оттягивают образовавшийся лоскут кверху и широко обнажают мыщелки бедра, суставную поверхность большеберцовой кости. Осматривают суставные поверхности костей. Доступ к заднему отделу сустава возможен после пересечения крестообразных связок и выдвигания большеберцовой кости кпереди.

Резекция коленного сустава по Текстору:
а — линия разреза; б — лоскут мягких тканей отвернут кверху; в — спиливание мыщелков бедренной кости; г — после резекции суставных концов костей
Объем резекции сустава определяется степенью разрушения костей. Если разрушены мыщелки бедра, то долотом или пилой их удаляют, удаляют также мениски и хрящевую поверхность вместе с мыщелковым возвышением — местом прикрепления крестообразных связок. Если определяется деструкция большеберцовой кости, то и ее удаляют долотом или пилой. Синовиальную оболочку сустава иссекают при ее диффузном гнойном воспалении. Осматривают и промывают раствором антисептика передневерхний и боковые завороты сустава. Удаляют хрящ с внутренней поверхности надколенника. Резецированные поверхности костей сближают, укладывают надколенник и сшивают концы его собственной связки капроновыми швами.
Редкие кетгутовые швы накладывают на синовиальную капсулу, в боковые отделы сустава проводят дренажные трубки для введения антисептиков. После рентгеновского контроля на операционном столе для определения положения костей и выявления возможного подвывиха голени кзади накладывают гипсовую повязку с иммобилизацией тазобедренного сустава и с окном в области коленного сустава. Согнутую в коленном суставе конечность фиксируют под углом 170°, плотно сближая концы резецированных костей. Срок иммобилизации 3 мес.
Прогноз при гнойном гоните всегда серьезен для жизни больного и функции сустава, особенно при прогрессирующей флегмоне, инфицированных огнестрельных повреждениях и остеомиелите. При гонорейных гонитах наблюдается типичное острое течение со значительными анатомическими разрушениями; прогноз также серьезен.
В.К. Гостищев
Опубликовал Константин Моканов
medbe.ru
ГОНИТ — Большая Медицинская Энциклопедия
ГОНИТ (gonitis; греч, gony колено + -itis)— воспалительное заболевание коленного сустава. Г.— наиболее часто встречающийся вид моноартрита либо одно из проявлений полиартрита. Единой классификации Г. не существует. Согласно отечественной рабочей классификации заболеваний суставов, принятой I Всесоюзным съездом ревматологов в 1971 г., гониты, как и артриты любой другой локализации, в ряде случаев являются проявлением самостоятельных нозол, форм воспалительных заболеваний суставов или могут быть связаны с другими заболеваниями.
Этиология, патогенез, патологическая анатомия — см. Артриты.
Клиническая картина
Несмотря на то, что в зависимости от этиологии и патогенеза клин, проявления воспаления коленного сустава имеют свои особенности, можно выделить ряд общих признаков, интенсивность которых определяет острое, подострое или хрон, течение Г.
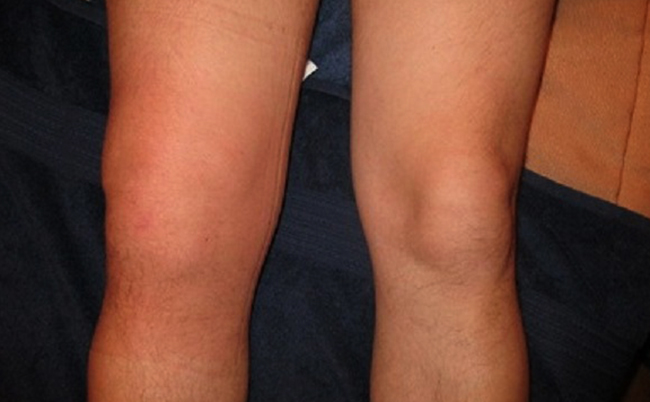
 Рис. 1. «Боннетовское положение» при левостороннем гоните.
Рис. 1. «Боннетовское положение» при левостороннем гоните.При острых Г. все признаки воспаления (спонтанная боль в суставе, покраснение кожных покровов над ним, повышение местной температуры, отечность подкожной клетчатки в области сустава, экссудат в полости сустава, болезненность сустава при пальпации, ограничение функции) выражены резко и развиваются быстро. Контуры сустава сглажены, объем его увеличен. Развивается миогенная контрактура, к-рая приводит к вынужденному, полусогнутому — так наз. боннетовскому положению (рис. 1). В этом положении сустав находится в состоянии наибольшего покоя, т. к. менее всего выражено натяжение суставной сумки, связочного аппарата и мышц, что ослабляет или устраняет повышение мышечного тонуса. Боннетовское положение характерно для Г. с экссудативным компонентом воспаления.
В крови при острых Г. выявляется лейкоцитоз (иногда до 25 000), значительное ускорение РОЭ (до 70 мм/час), резкие сдвиги биохим, показателей. В ряде случаев острое течение Г. переходит в хроническое.
При подострых Г. все описанные симптомы выражены в меньшей степени.
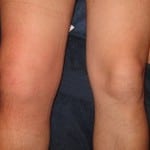
 Рис. 2. Утолщение правого коленного сустава при хроническом гоните.
Рис. 2. Утолщение правого коленного сустава при хроническом гоните.При хрон. Г. не обязательно определяются все симптомы воспаления коленного сустава. Боль возникает гл. обр. при движении в суставе. Характерны стойкие изменения формы сустава (рис. 2) в результате органического поражения суставной капсулы, мышечной атрофии, развития артромиогенной контрактуры. Хрон. Г. моноартикулярного типа может протекать без повышения температуры тела, ускорения РОЭ.
В связи с разнообразием этиол, факторов, а также анатомо-функцио нальными особенностями коленного сустава, характеризующегося большой площадью сочленяющихся суставных поверхностей, обширной суставной капсулой, течение Г. отличается большой вариабельностью.
Могут быть острые, непродолжительные и полностью обратимые формы, а также прогрессирующие, хронические с полной утратой функции сустава.
Диагностика
Диагностика проводится на основании анамнеза, клин, картины, данных лабораторных и специальных инструментальных методов исследования и не представляет больших затруднений у больных с установленным диагнозом суставных, инфекционных, дистрофических заболеваний или травматических повреждений коленного сустава.
Однако диагностика моноартикулярных поражений, когда системное суставное заболевание начинается с коленного сустава или протекает в виде истинного моноартрита данного сустава, довольно сложна. Наряду с тщательно собранным анамнезом проводят цитол., биохим., иммунол., бактериол, исследование синовиальной жидкости (см.), пункционную биопсию синовиальной оболочки и хряща с последующим морфол, их анализом, артроскопию (см. Суставы), сканирование и рентгенол. исследование сустава.
Дифференциальную диагностику следует проводить с костными заболеваниями коленного сустава — фиброзными остеодистрофиями, гигантоклеточной остеокластомой, саркомой, а также с новообразованиями мягких тканей коленного сустава — пигментным виллонодулярным синовитом, синовиомой (см. Коленный сустав).
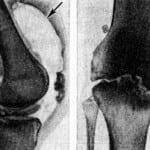
 Рис. 3. Артропневмограмма коленного сустава при хроническом синовите: утолщение капсулы и резкое расширение полости верхнего заворота (указано стрелкой).
Рис. 3. Артропневмограмма коленного сустава при хроническом синовите: утолщение капсулы и резкое расширение полости верхнего заворота (указано стрелкой).Большое значение для диагностики и дифференциальной диагностики различных форм Г. имеет рентгенол, исследование сустава — артрография (см.): применяют рентгенографию в стандартных проекциях с использованием специальных укладок, напр, для исследования феморопателлярного сочленения, томографию (см.), а также контрастный и дубльконтрастный (сочетание артропневмография — рис. 3 — с введением йодированных препаратов) методы исследования для выявления патологии хряща, менисков и мягкотканных элементов сустава.
Лечение — см. Артриты.
Гониты при отдельных нозологических формах артритов
Гонит при болезни Бехтерева
Поражение коленного сустава при болезни Бехтерева в одних случаях может появляться задолго до поражения позвоночника, в других — одновременно с ним, в третьих — позже, когда уже имеются выраженные изменения в позвоночнике, суставах и внутренних органах. Наибольшие трудности для диагностики представляет Г., предшествующий поражению позвоночника и являющийся ранним и единственным симптомом болезни Бехтерева. В большинстве случаев он возникает после охлаждения, физ. напряжения, развивается медленно, может иметь рецидивирующий характер с продолжительными периодами ремиссии. Боли в суставе обычно слабые, экссудативные изменения выражены умеренно. Функция сустава, как правило, не нарушается. Нередко такой Г. проходит без лечения, но спустя определенное время под влиянием какого-либо отрицательного фактора симптомы его появляются снова. При этом отсутствуют общие клин, признаки воспаления, температура тела остается нормальной.
Рентгенограмма сустава не выявляет изменений на ранних этапах, а в дальнейшем обнаруживаются околосуставной остеопороз (см.), сужение суставной щели, остеофиты по краям суставных поверхностей (см. Остеофиты), очень редко — узурация суставного хряща и анкилоз (см.).
При биопсии синовиальной оболочки можно наблюдать картину неспецифического синовита — острого, подострого или хронического. При этом характерно резкое увеличение количества плазматических клеток при умеренных пролиферативных реакциях синовиальных клеток.
Из лабораторных исследований большое диагностическое значение имеет обнаружение в сыворотке крови антигена HLA-27, который выявляется у 70—80% больных болезнью Бехтерева, независимо от стадии болезни.
Лечение и прогноз — см. Бехтерева болезнь.
Гонит при болезни Рейтера
Одно из проявлений полиартрита, характерного для этого заболевания; моноартикулярные поражения коленного сустава встречаются редко и не имеют патогномоничных признаков — см. Рейтера болезнь.
Инфекционно-аллергический гонит — проявление инфекционно-аллергического полиартрита (см.).
Инфекционные специфические гониты
Бруцеллезный гонит — одно из проявлений бруцеллезного полиартрита (см. Артриты).
Гонорейный гонит возникает гл. обр. у мужчин (у женщин редко), болеющих острой и хрон, гонореей, и является наиболее характерной локализацией гонорейного артрита. Различают бактериальнометастатическую, инфекционно-аллергическую и иногда смешанную формы гонорейного Г. Чаще всего это синовит с серозным, серознофибринозным или гнойным выпотом, затем в процесс вовлекается суставная сумка, связки, сухожилия. Наиболее характерен бактериально-метастатический Г. (моноартрит с острым или подострым течением), который характеризуется нестерпимыми болями в пораженном суставе, высокой температурой, тяжелым общим состоянием больного, ускоренной РОЭ. Быстро развивается некроз мягких тканей, деструкция и лизис хряща, вторичные репаративные явления, заканчивающиеся ранним анкилозом коленного сустава. Гонорейный Г. токсико-аллергической природы (острый и хрон.) может быть проявлением олиго- или полиартрита.
Для диагностики гонорейного Г. имеет значение анамнез, наличие первичного гонорейного очага, положительная кожная проба с гоновакциной, данные общего анализа крови, исследование экссудата, полученного при пункции коленного сустава. Посев экссудата на специальных средах дает культуру гонококка. При цитол, исследовании экссудата в мкл находят от 50 до 100 тыс. лейкоцитов с 90% содержанием полиморфонуклeaров.
Рентгенологически выявляют выраженный околосуставной остеопороз, сужение суставной щели, деструкцию суставных поверхностей, вторичные явления остеоартроза.
Лечение: внутрисуставные инъекции бензилпенициллина до 10 000 000 ЕД ежедневно, не более 3—5 дней, а также применение антибиотиков в больших дозах внутримышечно. Для восстановления функции пораженного сустава в дальнейшем используется физиотерапия, курортное лечение.
Прогноз при своевременном лечении, как правило, благоприятный, но острый гнойный процесс может привести к нарушению функции сустава. При хрон, гонорейном Г. развиваются явления вторичного артроза (см.).
См. также Гонорея.
Дизентерийный гонит— один из вариантов течения дизентерийного артрита, чаще проявляющегося в виде полиартрита (см. Артриты).
Пневмококковый гонит встречается крайне редко при крупозном воспалении легких. Развивается бактериально-метастатическим путем и протекает как острый гнойный Г.
Септический гонит может развиться на фоне общего сепсиса (см.) наряду с поражением других крупных суставов. Он имеет, как правило, бактериально-метастатический генез и протекает как острый гнойный Г.
Сифилитический гонит встречается исключительно редко. Он может появляться как при врожденном позднем сифилисе, так и при третичном. При врожденном сифилисе Г. может быть одной из форм сифилитического артрита, иногда протекающего с поражением обоих коленных суставов. Как правило, это хрон, гиперпластический ворсинчатый синовит (см.) со значительным количеством серозного выпота, в к-ром чаще, чем в сыворотке крови, бывает положительная реакция Вассермана (см. Вассермана реакция). Коленные суставы имеют характерную шарообразную форму — суставы Клаттона.
В третьей стадии сифилиса может быть гуммозный Г. (как и артрит других крупных суставов), который проявляется гидрартрозом (см.) с выпячиванием заворотов синовиальной оболочки.
Для сифилитического Г. характерны ночные боли, отсутствие мышечной атрофии, несоответствие между обширными изменениями в тканях сустава и незначительными функциональными нарушениями.
Диагноз и прогноз — см. Артриты.
Лечение — см. Сифилис. При значительном разрушении коленного сустава производят его артродез (см.) с целью восстановления опорной функции конечности.
Туберкулезный гонит — наиболее часто встречающийся моно-артрит при туберкулезе. Туберкулезный Г. может быть бактериальнометастатического происхождения. Туберкулезная палочка при этом попадает в синовиальную оболочку или прилегающую к суставу часть кости гематогенным путем из первичного очага туберкулеза. В большинстве случаев синовит коленного сустава начинается исподволь и развивается медленно, месяцами, протекает хронически, часто вызывая значительные изменения в суставе с разрушением суставных концов костей. В анамнезе не всегда можно найти указания на перенесенную туберкулезную инфекцию или контакт с туберкулезным больным. Больные предъявляют жалобы на упорные боли в пораженном коленном суставе. Контуры его умеренно изменены за счет нек-рой гипертрофии синовиальной оболочки. Как правило, из полости сустава можно откачать небольшое количество экссудата. Иногда при прорыве туберкулезного бугорка в суставную полость в синовиальную жидкость попадает туберкулезная палочка, к-рую можно обнаружить путем прививки исследуемой жидкости морским свинкам, что подтверждает диагноз туберкулезного синовита. Однако в ряде случаев при типичном туберкулезном синовите коленного сустава биол, проба может быть отрицательной. При цитол, исследовании экссудата в 1 мкл в среднем находят 25 000 лейкоцитов с преобладанием полиморфонуклеаров. Ценным диагностическим методом является пункционная биопсия синовиальной оболочки, морфол, исследование к-рой позволяет обнаружить признаки туберкулезного поражения в виде эпителиоидных бугорков и гигантских клеток Лангханса. Рентгенологически при туберкулезном синовите коленного сустава выявляются лишь неспецифические признаки — остеопороз, уплотнение мягких тканей сустава.
Окончательный диагноз туберкулезного синовита коленного сустава можно установить подчас лишь после оперативного вмешательства или широкой операционной биопсии, когда исследуются большие участки синовиальной оболочки и выявляются морфол, признаки заболевания. Лечение туберкулезного синовита коленного сустава комплексное (см. Туберкулез костей и суставов) с использованием антибактериальной терапии. Иногда производят синовэктомию (см.) с последующей длительной иммобилизацией коленного сустава, в результате чего может быть ограничена двигательная функция сустава. Прогноз при правильном и своевременном лечении благоприятный, однако в ряде случаев возможно ограничение или полная потеря двигательной функции коленного сустава.
 Рис. 4. Рентгенограмма коленного сустава при туберкулезном гоните с разрушением суставных поверхностей: контуры суставных поверхностей нечеткие, отмечается зазубренность.
Рис. 4. Рентгенограмма коленного сустава при туберкулезном гоните с разрушением суставных поверхностей: контуры суставных поверхностей нечеткие, отмечается зазубренность.  Рис. 5. Сагиттальный распил коленного сустава при туберкулезном гоните с поражением суставных концов костей (указано стрелками).
Рис. 5. Сагиттальный распил коленного сустава при туберкулезном гоните с поражением суставных концов костей (указано стрелками).  Рис. 6. Больной в окончатой гипсовой повязке для лечения гонита.
Рис. 6. Больной в окончатой гипсовой повязке для лечения гонита.Чаще туберкулезные изменения в коленном суставе являются вторичными, исходящими из первичного костного очага, расположенного вблизи сустава. Различают следующие три фазы такого Г. Первая — преартритическая, когда в костях возникает очаг специфического воспаления, угрожающий суставу. Клин, проявления ее непостоянны и недостаточно типичны. Вторая фаза — артритическая, когда развивается воспалительный деструктивный процесс в самом суставе. Симптомы приобретают более выраженный постоянный характер, течение циклическое. Для начала Г. характерны гл. обр. функциональные нарушения, атрофия четырехглавой мышцы бедра с утолщением кожной складки (симптом Александрова). В разгар болезни выявляются признаки воспаления, нарастающая контрактура и пролиферация тканей сустава, иногда с образованием натечных абсцессов (см. Натечник). Для стадии затихания характерны исчезновение воспалительных явлений, образование рубцов, дистрофические изменения, деструкция (рис. 4 и 5). Третья фаза — постартритическая — характеризуется остаточными явлениями перенесенного заболевания: нарушение функции, деформация сустава, порочное положение и укорочение конечности; возможны обострения и рецидивы заболевания. Лечение этого варианта туберкулезного Г. комплексное — сочетание консервативных и хирургических методов в различных вариантах в зависимости от фазы болезни. В преартритической фазе необходимо своевременное распознавание костного очага (первичного остита) и его удаление в целях предупреждения перехода процесса на сустав. При ограниченном поражении сустава производят внутрисуставную некрэктомию (см.), при необходимости с замещением дефектов суставных концов костей костно-хрящевыми гомотрансплантатами (радикально-восстановительные операции). При более тяжелых деструктивных изменениях в суставе производят экономную резекцию коленного сустава закрытого или открытого типа, а в случае необходимости — более широкие резекции реконструктивного типа с целью получения прочного костного анкилоза, ведущего не только к полному излечению, но и к восстановлению опороспособности конечности. При анкилозе в порочном положении применяют надмыщелковые остеотомии (см.) или серповидные и клиновидные резекции. Консервативные мероприятия — антибактериальная терапия, иммобилизация конечности (рис. 6) и санаторное лечение — проводят в предоперационном периоде с целью добиться затихания и отграничения воспалительного процесса, а после операции — для достижения стойкого излечения и предупреждения рецидивов.
Перемежающаяся водянка коленного сустава встречается чаще всего у женщин в возрасте 20—30 лет. Этиология не известна. Имеются наблюдения, что иногда это заболевание предшествует ревматоидному артриту. Характерно поражение одного коленного сустава — моноартрит, рецидивирующее волнообразное те-чение с четкими циклами нарастания и уменьшения симптомов воспаления. В интервалах между обострениями процесса, которые длятся от 10 дней до 2 мес., симптомы заболевания отсутствуют. Обострение Г. возникает внезапно, появляются нарастающие боли, количество экссудата постепенно увеличивается и достигает за определенное время (от одних суток до 1—2 нед.) максимума, а затем опять уменьшается, или экссудат полностью исчезает. В момент наибольшего скопления жидкости в полости сустава появляется наибольшая болезненность сустава, ограничивается его подвижность.
Лабораторные и рентгенол, исследования в начале заболевания не выявляют никаких изменений. В дальнейшем развиваются вторичные признаки гонартроза. При биопсии синовиальной оболочки можно обнаружить пролиферацию синовиальных клеток. В синовиальной жидкости находят нек-рое увеличение числа лейкоцитов со слабым нейтрофильным сдвигом.
Лечение заключается во внутрисуставных инъекциях 25 мг гидрокортизона — однократная инъекция при обострении (но не более 3 инъекций вообще). При отсутствии эффекта от консервативного лечения иногда применяют физическую деструкцию (радиоактивным золотом) либо оперативную синовэктомию, что может дать хороший эффект, но не исключает и рецидивов заболевания. Хороший временный эффект дает курортное лечение (Пятигорск).
Псориатический гонит развивается очень редко, в случаях генерализации суставного процесса при псориазе — см. Артриты.
Ревматический гонит — одно из проявлений ревматического полиартрита — см. Ревматизм.
Ревматоидный гонит иногда может быть началом ревматоидного полиартрита, протекая у части больных длительное время как моноартрит. Для ревматоидного Г. характерна клин, картина воспалительного заболевания сустава с острым, подострым или хрон, течением. Боли в суставе постоянные. Характерно прогрессирование изменений суставных и периартикулярных тканей, тенденция к образованию контрактур и анкилоза, одновременное или же в более поздние сроки вовлечение в патол, процесс других суставов и нередко внутренних органов — см. Ревматоидный артрит..
Гониты, связанные с другими заболеваниями
Г., как и артриты любой другой локализации, могут быть проявлением ряда заболеваний. В основе их лежит неспецифический синовит, имеющий нестойкий характер. Лечение этих форм Г. должно быть направлено на ликвидацию основного заболевания.
Г. могут иметь место при аллергических заболеваниях. При лекарственной и сывороточной болезни Г.— одно из проявлений множественного синовита летучего характера. При капилляротоксикозе боли в коленном суставе (как и в других суставах) обусловлены геморрагическим васкулитом. Наиболее характерно развитие Г. при узловатой эритеме.
При коллагенозах Г. в виде моноартритов встречаются крайне редко. Иногда они могут быть проявлением пол партикулярного поражения при заболеваниях этой группы, а также при саркоидозе, злокачественных заболеваниях внутренних органов (как проявление паракарциноматозных артритов).
Г. является одним из проявлений подагрического полиартрита (см. Подагра), иногда может быть одним из проявлений костно-суставной патологии при лейкозах.
Для гемофилии характерны обусловленные рецидивирующими кровоизлияниями поражения крупных суставов и чаще всего коленного. Клинически различают острые и хрон, формы гемофилического Г. Острые формы развиваются в детском возрасте после травм коленного сустава. Сустав становится припухшим, полость его расширена, в синовиальной оболочке явления гиперплазии, участки кровяной пигментации, развитие фиброза. В результате повторных кровоизлияний возникает хрон, форма гемофилического Г., при к-рой развиваются вторичные признаки остеоартроза (см. Артрозы). При пункции сустава можно обнаружить кровянистую жидкость. Рентгенологически при острых формах Г. обнаруживают утолщение и уплотнение периартикулярных тканей, для хрон. форм характерны явления остеоартроза — сужение суставной щели, эрозии суставных поверхностей, особенно в межмыщелковом возвышении большой берцовой кости. Лечение — пункции коленного сустава с отсасыванием крови в сочетании с терапией гемофилии (см.).
Г. может развиться при длительном существовании артроза коленного сустава. Реактивный синовит в этих случаях возникает в связи с постоянной травматизацией синовиальной оболочки краевыми остеофитами. Клинически он проявляется усилением болей в коленном суставе в покое и в ночное время, что характерно для воспалительного процесса. Сустав несколько деформирован, местная температура над ним повышена. При пальпации в полости сустава определяется незначительное количество жидкости, к-рую в количестве 10—20 мл можно извлечь при пункции сустава. Синовиальная жидкость вязкая, прозрачная, содержит в 1 мкл до 1000 лейкоцитов, 25% которых составляют нейтрофилы. При морфол, исследовании синовиальной оболочки, полученной при пункционной биопсии, находят картину склероза и жирового перерождения синовиальной ткани с умеренно выраженной клеточной реакцией. Рентгенологически обнаруживаются типичные признаки остеоартроза в виде краевых остеофитов, неравномерного сужения суставной щели, субхондрального склероза.
Лечение комплексное. Больному назначают постельный режим, внутрисуставное введение трасилола (3—4 инъекции по 25 000 ЕД с 3-дневным интервалом). После стихания острых явлений синовита показаны парафиновые аппликации, курортное лечение с использованием радоновых или сероводородных ванн.
Острый гнойный гонит
Острый гнойный Г. возникает вследствие проникновения в сустав гноеродной инфекции (стафилококки, стрептококки, пневмококки, колибактерин, сальмонеллы, синегнойная палочка) с последующим развитием острого гнойного воспаления.
В зависимости от пути инфицирования различают: первичный гнойный Г. после огнестрельных ранений или открытых повреждений коленного сустава, пункции сустава, внутрисуставного введения лекарственных препаратов и особенно стероидов, пункционной биопсии, оперативных вмешательств; вторичный гнойный Г., развивающийся, когда инфекция попадает в сустав из соседних тканей (при наличии остеомиелита, абсцесса и т. п.) или гематогенным путем (при сепсисе, остеомиелите и др.). При закрытых повреждениях коленного сустава и наличии в нем воспалительных изменений говорят о посттравматическом синовите (см.).
Клиника гнойного Г. характеризуется острым началом заболевания. Воспалительный процесс вызывает сильные боли в суставе, покраснение кожи над ним, местную гипертермию, резкое опухание сустава за счет отека околосуставных тканей и накопления экссудата в суставной полости. При значительном количестве экссудата отмечается симптом баллотирования надколенника (см. Баллотирование). Функция сустава нарушена — резко уменьшается объем активной и пассивной подвижности. Нога находится в вынужденном полусогнутом положении, при к-ром увеличивается объем суставной полости, что уменьшает болезненность. Ухудшается общее состояние больного, повышается температура тела, к-рая принимает гектический характер, появляются озноб, общая слабость. При отсутствии своевременного лечения гнойный Г. быстро приводит к резкой деформации сустава, образованию контрактуры и тугоподвижности или остеомиелиту суставных концов бедра или голени.
 Рис. 7. Типичные места пункции коленного сустава (указаны стрелками).
Рис. 7. Типичные места пункции коленного сустава (указаны стрелками).При лабораторном исследовании: лейкоцитоз с палочкоядерным сдвигом, ускоренная РОЭ, увеличение содержания альфа-2- и гамма-глобулинов в сыворотке крови. При пункции коленного сустава (рис. 7) содержимое имеет характер гноя или мутного экссудата, в к-ром обнаруживается огромное количество Нейтрофильных лейкоцитов — до 200 000 в 1 мкл; пунктат используют для определения характера микрофлоры и ее чувствительности к антибиотикам.
Рентгенологически при затянувшемся гнойном Г. обнаруживают тяжелые деструктивные изменения. Рано появляется выраженный остеопороз; суживается суставная щель, отмечается деструкция суставных концов бедра и голени в виде поверхностных или глубоких неправильной формы узур.
Диагноз острого гнойного Г. ставят на основании вышеописанных данных.
Лечение комплексное. При многократных пункциях пораженного коленного сустава с отсасыванием гноя вводят большие дозы антибиотиков широкого спектра действия (линкомицин, цепарин), а затем антибиотики с учетом чувствительности микрофлоры к ним. Обязательно проводят общие леч. мероприятия, объем которых зависит от тяжести процесса и общего состояния больного.
Если консервативное лечение гнойного Г. не дает эффекта и процесс прогрессирует, нужно перейти к оперативному лечению, к-рое заключается в широкой двусторонней парапателлярной артротомии с обязательным дренированием полости сустава (см. Коленный сустав).
В современней артрол. практике используют метод лечения гнойного Г. путем постоянного отсасывания экссудата и орошения полости сустава антибиотиками и антисептическими р-рами с помощью специальной системы, состоящей из резервуара для антисептических жидкостей, резиновой трубки, проходящей через полость сустава, и отсоса, позволяющего создать вакуум в данной системе для принудительного оттока гноя и орошаемой жидкости из сустава. Эта установка используется круглосуточно в течение 7— 10 дней. Если гнойное отделяемое из сустава исчезает и посевы жидкости из сустава становятся стерильными, установку демонтируют, а места входа и выхода резиновой трубки из сустава зашивают наглухо. Данный метод позволяет не только купировать гнойный Г., но и сохранить функцию сустава, т. к. во время лечения можно производить движения в суставе.
Прогноз, профилактика — см. Артриты, острый гнойный артрит.
Библиография: Вельяминов Н. А. Учение о болезнях суставов, о. 285, Л., 1924; К о р н e в П. Г. Хирургия костно-суставного туберкулеза, ч. 2, с. 5, Л., 1971; Многотомное руководство по туберкулезу, под ред. В. Л. Эйниса, т. 3, с. 437, М., 1960, библиогр.; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, Ш. 4 ,1—2, М., 1964; С к л я р e н-к о Е. Т. лй$>ургия суставов конечностей, Киев, 1975, библиогр.; О ren d i С. Кпо-chen-Gelenk und Weichteilerkrankungen im Rontgenbild, Jena, 1968, Bibliogr.
П. Г. Корнев, В. П. Павлов, В. М. Чепой.
xn--90aw5c.xn--c1avg
Гнойный гонит коленного сустава – в домашних условиях, народные средства, признаки и лечение, таблица
Этиология и патогенез
Заболевание может развиваться двумя
путями. Либо происходит первичное
инфицирование полости сумки и в дальнейшем
быстрое развитие нагноения, либо сначала
развивается асептический серозный
бурсит, а затем происходит инфицирование
содержимого сумки и переход инфекционного
процесса на ее синовиальную оболочку.
В этом случае заболевание развивается
медленно. И в том и в другом случае
наиболее частой причиной бурситов
является травма области сустава.
Бурситы могут быть острыми и хроническими.
При остром бурсите сначала в полости
сумки накапливается серозный выпот
(серозный бурсит), затем экссудат
приобретает гнойный характер (гнойный
бурсит). Стенки большинства синовиальных
сумок тонкие и легко расплавляются
гноем с образованием околосуставных
гнойных затеков. Самопроизвольное
вскрытие гнойного бурсита на кожу
маловероятно.
При хронической травматизации области
сустава возможно развитие первично
хронического бурсита, однако воспаление
при этом не носит гнойный характер.
Возникновение панариция почти всегда
связано с различного рода микротравмами
кисти, среди которых наиболее опасными
являются мелкие колотые раны и занозы.
Наиболее частыми возбудителями панариция
является высокопатогенный стафилококк
в монокультуре (90%) и значительно реже
в ассоциациях с другими микробами (5%).
Лишь в отдельных случаях возбудителями
являются стрептококк, кишечная и
синегнойная палочка, вульгарный протей
(5%).
Клиническое течение панариция в
значительной степени определяется
топографо-анатомическими особенностями
строения кожи, подкожной жировой
клетчатки и других структур кисти и
пальцев.
Кожа на ладонной поверхности кисти
толстая, малоподвижная. Поверхностная
фасция тяжами вплетается в кожу и
апоневроз, придавая подкожной клетчатке
ячеистое строение. В области фаланг
тяжи поверхностной фасции вплетаются
в надкостницу или сухожильное влагалище.
Такое строение клетчатки не дает
возможности гнойному процессу
распространяться вширь. Поэтому на
ладонной поверхности кисти гнойные
процессы распространяются преимущественно
вглубь.
Особенностью строения ногтевой фаланги
является наличие на ее тыльной стороне
ногтевого валика. Кожа ногтевого валика
тоньше, чем на других участках пальца
и нередко подвергается травматизации
(в т.ч. при выполнении маникюра), что
способствует проникновению инфекции
в глубжележащие ткани (подногтевое
пространство и костную ткань) фаланги.
Наличие плотной соединительной ткани,
прочно фиксирующей ноготь к кости, также
благоприятствует распространению
гнойно-воспалительного процесса на
ногтевую фалангу.
В развитии осложненных форм панариция
большая роль отводится сухожильным
влагалищам и синовиальным сумкам. На
ладонной поверхности кисти сухожильные
влагалища находятся непосредственно
под кожей. Поэтому в случае прокола кожи
в этой области инфекция заносится в
просвет сухожильного влагалища. Сухожилия
сгибателей пальцев покрыты синовиальной
оболочкой. В запястном канале сухожилие
длинного сгибателя большого пальца
заключено в лучевой синовиальный мешок,
слепо заканчивающийся в пространстве
Пирогова-Парона.
Сухожилия сгибателей
II–V пальцев находятся в локтевом
синовиальном мешке, состоящим из
наружного фиброзного слоя, тесно
связанного с суставной капсулой и
надкостницей и внутреннего синовиального
листка, обеспечивающих кровоснабжение
(мезотенон) и иннервацию их. Вдоль
сухожилия сгибателя V пальца локтевой
мешок переходит в синовиальное влагалище
этого пальца. В 10–15% случаев локтевой
и лучевой мешки сообщаются, что создает
анатомическую основу для развития
U-образной флегмоны кисти
при воспалении одного из них. В некоторых
случаях сухожильные влагалища сообщаются
с полостью лучезапястного сустава. При
этом гнойное воспаление их может
переходить в полость сустава.
Проникновение и развитие инфекции в
сухожильном влагалище при несвоевременном
оперативном вмешательстве может привести
к острому нарушению кровообращения в
брыжейке сухожилия и гибели последнего.
Распространение гнойного процесса на
ладони также определяется анатомическими
особенностями. От ладонного апоневроза
вглубь отходят две фасциальные межмышечные
перегородки – латеральная и медиальная.
Латеральная перегородка направляется
вначале вертикально вглубь, а затем
принимает горизонтальное направление
и прикрепляется к IIIпястной кости. Медиальная перегородка
прикрепляется к V пястной кости. При
этом в области ладони образуется три
фасциальных ложа: латеральное (тенар),
медиальное (гипотенар) и срединное.
В проксимальном направлении латеральное
ложе по синовиальному влагалищу длинного
разгибателя большого пальца сообщается
с глубоким клетчаточным пространством
переднего фасциального ложа предплечья
(Пирогова-Парона).
Располагающиеся в срединном ложе
сухожилия II–IV пальцев делят его на две
клетчаточные щели – поверхностную
(подапоневротическую) и глубокую
(подсухожильную). Глубокая клетчаточная
щель проксимально сообщается с запястным
каналом и глубоким клетчаточным
пространством Пирогова-Парона, дистально
– по ходу червеобразных мышц – с
подкожной клетчаткой тыла пальцев.
На уровне головок пястных костей а
ладонном апоневрозе имеются комиссуральные
отверстия, через которые гной с ладонной
поверхности кисти может попасть на
тыльную.
Клиника и диагностика
При первичном инфицировании полости
сумки заболевание развивается остро.
В области сустава появляется боль,
участок гиперемии, болезненная
припухлость. С первых суток болезни
поднимается температура. Флюктуация в
проекции синовиальной сумки начинает
четко определяться через 1–2 дня.
При вторичном инфицировании заболевание
развивается постепенно. В проекции
синовиальной сумки появляется
безболезненное или слабоболезненное
образование под неизмененной кожей.
Вскоре начинает определяться флюктуация.
Общая реакция организма отсутствует.
Асептический серозный бурсит может
существовать несколько дней или даже
недель без нагноения и в ряде случаев
подвергаться обратному развитию. При
его инфицировании появляются боли,
которые постепенно усиливаются, на коже
появляется краснота, припухлость
увеличивается в размерах, становится
более напряженной и болезненной.
При прорыве гноя из полости сумки в
окружающие ткани развивается типичная
клиника флегмоны.
При хроническом гнойном бурсите в
области сустава имеется свищ с гнойным
отделяемым. Функция сустава не нарушена.
Боли появляются только тогда, когда
свищ закрывается. При этом в области
пораженной сумки появляется гиперемия.
После того как свищ открывается вновь,
сумка дренируется, и воспаление стихает.
Для уточнения анатомии свища, исключения
возможного хронического остеоартрита
выполняется ренгенография и фистулография.
Гониты при отдельных нозологических формах артритов
Поражение коленного сустава при болезни Бехтерева в одних случаях может появляться задолго до поражения позвоночника, в других — одновременно с ним, в третьих — позже, когда уже имеются выраженные изменения в позвоночнике, суставах и внутренних органах. Наибольшие трудности для диагностики представляет Г., предшествующий поражению позвоночника и являющийся ранним и единственным симптомом болезни Бехтерева.

В большинстве случаев он возникает после охлаждения, физ. напряжения, развивается медленно, может иметь рецидивирующий характер с продолжительными периодами ремиссии. Боли в суставе обычно слабые, экссудативные изменения выражены умеренно. Функция сустава, как правило, не нарушается. Нередко такой Г. проходит без лечения, но спустя определенное время под влиянием какого-либо отрицательного фактора симптомы его появляются снова. При этом отсутствуют общие клин, признаки воспаления, температура тела остается нормальной.
Рентгенограмма сустава не выявляет изменений на ранних этапах, а в дальнейшем обнаруживаются околосуставной остеопороз (см.), сужение суставной щели, остеофиты по краям суставных поверхностей (см. Остеофиты), очень редко — узурация суставного хряща и анкилоз (см.).
При биопсии синовиальной оболочки можно наблюдать картину неспецифического синовита — острого, подострого или хронического. При этом характерно резкое увеличение количества плазматических клеток при умеренных пролиферативных реакциях синовиальных клеток.
Из лабораторных исследований большое диагностическое значение имеет обнаружение в сыворотке крови антигена HLA-27, который выявляется у 70—80% больных болезнью Бехтерева, независимо от стадии болезни.
Лечение и прогноз — см. Бехтерева болезнь.
Одно из проявлений полиартрита, характерного для этого заболевания; моноартикулярные поражения коленного сустава встречаются редко и не имеют патогномоничных признаков — см. Рейтера болезнь.
Инфекционно-аллергический гонит — проявление инфекционно-аллергического полиартрита (см.).
Бруцеллезный гонит — одно из проявлений бруцеллезного полиартрита (см. Артриты).
Гонорейный гонит возникает гл. обр. у мужчин (у женщин редко), болеющих острой и хрон, гонореей, и является наиболее характерной локализацией гонорейного артрита. Различают бактериальнометастатическую, инфекционно-аллергическую и иногда смешанную формы гонорейного Г. Чаще всего это синовит с серозным, серознофибринозным или гнойным выпотом, затем в процесс вовлекается суставная сумка, связки, сухожилия.
Наиболее характерен бактериально-метастатический Г. (моноартрит с острым или подострым течением), который характеризуется нестерпимыми болями в пораженном суставе, высокой температурой, тяжелым общим состоянием больного, ускоренной РОЭ. Быстро развивается некроз мягких тканей, деструкция и лизис хряща, вторичные репаративные явления, заканчивающиеся ранним анкилозом коленного сустава. Гонорейный Г. токсико-аллергической природы (острый и хрон.) может быть проявлением олиго- или полиартрита.
Для диагностики гонорейного Г. имеет значение анамнез, наличие первичного гонорейного очага, положительная кожная проба с гоновакциной, данные общего анализа крови, исследование экссудата, полученного при пункции коленного сустава. Посев экссудата на специальных средах дает культуру гонококка. При цитол, исследовании экссудата в мкл находят от 50 до 100 тыс. лейкоцитов с 90% содержанием полиморфонуклeaров.
Рентгенологически выявляют выраженный околосуставной остеопороз, сужение суставной щели, деструкцию суставных поверхностей, вторичные явления остеоартроза.
Лечение: внутрисуставные инъекции бензилпенициллина до 10 000 000 ЕД ежедневно, не более 3—5 дней, а также применение антибиотиков в больших дозах внутримышечно. Для восстановления функции пораженного сустава в дальнейшем используется физиотерапия, курортное лечение.
Прогноз при своевременном лечении, как правило, благоприятный, но острый гнойный процесс может привести к нарушению функции сустава. При хрон, гонорейном Г. развиваются явления вторичного артроза (см.).
См. также Гонорея.
Дизентерийный гонит— один из вариантов течения дизентерийного артрита, чаще проявляющегося в виде полиартрита (см. Артриты).
Пневмококковый гонит встречается крайне редко при крупозном воспалении легких. Развивается бактериально-метастатическим путем и протекает как острый гнойный Г.
Септический гонит может развиться на фоне общего сепсиса (см.) наряду с поражением других крупных суставов. Он имеет, как правило, бактериально-метастатический генез и протекает как острый гнойный Г.
Сифилитический гонит встречается исключительно редко. Он может появляться как при врожденном позднем сифилисе, так и при третичном. При врожденном сифилисе Г. может быть одной из форм сифилитического артрита, иногда протекающего с поражением обоих коленных суставов. Как правило, это хрон, гиперпластический ворсинчатый синовит (см.) со значительным количеством серозного выпота, в к-ром чаще, чем в сыворотке крови, бывает положительная реакция Вассермана (см. Вассермана реакция). Коленные суставы имеют характерную шарообразную форму — суставы Клаттона.
В третьей стадии сифилиса может быть гуммозный Г. (как и артрит других крупных суставов), который проявляется гидрартрозом (см.) с выпячиванием заворотов синовиальной оболочки.
Для сифилитического Г. характерны ночные боли, отсутствие мышечной атрофии, несоответствие между обширными изменениями в тканях сустава и незначительными функциональными нарушениями.
Диагноз и прогноз — см. Артриты.
Лечение — см. Сифилис. При значительном разрушении коленного сустава производят его артродез (см.) с целью восстановления опорной функции конечности.
Туберкулезный гонит — наиболее часто встречающийся моно-артрит при туберкулезе. Туберкулезный Г. может быть бактериальнометастатического происхождения. Туберкулезная палочка при этом попадает в синовиальную оболочку или прилегающую к суставу часть кости гематогенным путем из первичного очага туберкулеза. В большинстве случаев синовит коленного сустава начинается исподволь и развивается медленно, месяцами, протекает хронически, часто вызывая значительные изменения в суставе с разрушением суставных концов костей.
В анамнезе не всегда можно найти указания на перенесенную туберкулезную инфекцию или контакт с туберкулезным больным. Больные предъявляют жалобы на упорные боли в пораженном коленном суставе. Контуры его умеренно изменены за счет нек-рой гипертрофии синовиальной оболочки. Как правило, из полости сустава можно откачать небольшое количество экссудата. Иногда при прорыве туберкулезного бугорка в суставную полость в синовиальную жидкость попадает туберкулезная палочка, к-рую можно обнаружить путем прививки исследуемой жидкости морским свинкам, что подтверждает диагноз туберкулезного синовита.
Однако в ряде случаев при типичном туберкулезном синовите коленного сустава биол, проба может быть отрицательной. При цитол, исследовании экссудата в 1 мкл в среднем находят 25 000 лейкоцитов с преобладанием полиморфонуклеаров. Ценным диагностическим методом является пункционная биопсия синовиальной оболочки, морфол, исследование к-рой позволяет обнаружить признаки туберкулезного поражения в виде эпителиоидных бугорков и гигантских клеток Лангханса. Рентгенологически при туберкулезном синовите коленного сустава выявляются лишь неспецифические признаки — остеопороз, уплотнение мягких тканей сустава.
Окончательный диагноз туберкулезного синовита коленного сустава можно установить подчас лишь после оперативного вмешательства или широкой операционной биопсии, когда исследуются большие участки синовиальной оболочки и выявляются морфол, признаки заболевания. Лечение туберкулезного синовита коленного сустава комплексное (см. Туберкулез костей и суставов) с использованием антибактериальной терапии.
Рис. 4. Рентгенограмма коленного сустава при туберкулезном гоните с разрушением суставных поверхностей: контуры суставных поверхностей нечеткие, отмечается зазубренность.
Рис. 5. Сагиттальный распил коленного сустава при туберкулезном гоните с поражением суставных концов костей (указано стрелками).
Рис. 6. Больной в окончатой гипсовой повязке для лечения гонита.
Чаще туберкулезные изменения в коленном суставе являются вторичными, исходящими из первичного костного очага, расположенного вблизи сустава. Различают следующие три фазы такого Г. Первая — преартритическая, когда в костях возникает очаг специфического воспаления, угрожающий суставу. Клин, проявления ее непостоянны и недостаточно типичны. Вторая фаза — артритическая, когда развивается воспалительный деструктивный процесс в самом суставе.
Симптомы приобретают более выраженный постоянный характер, течение циклическое. Для начала Г. характерны гл. обр. функциональные нарушения, атрофия четырехглавой мышцы бедра с утолщением кожной складки (симптом Александрова). В разгар болезни выявляются признаки воспаления, нарастающая контрактура и пролиферация тканей сустава, иногда с образованием натечных абсцессов (см. Натечник). Для стадии затихания характерны исчезновение воспалительных явлений, образование рубцов, дистрофические изменения, деструкция (рис. 4 и 5).
Третья фаза — постартритическая — характеризуется остаточными явлениями перенесенного заболевания: нарушение функции, деформация сустава, порочное положение и укорочение конечности; возможны обострения и рецидивы заболевания. Лечение этого варианта туберкулезного Г. комплексное — сочетание консервативных и хирургических методов в различных вариантах в зависимости от фазы болезни. В преартритической фазе необходимо своевременное распознавание костного очага (первичного остита) и его удаление в целях предупреждения перехода процесса на сустав.
При ограниченном поражении сустава производят внутрисуставную некрэктомию (см.), при необходимости с замещением дефектов суставных концов костей костно-хрящевыми гомотрансплантатами (радикально-восстановительные операции). При более тяжелых деструктивных изменениях в суставе производят экономную резекцию коленного сустава закрытого или открытого типа, а в случае необходимости — более широкие резекции реконструктивного типа с целью получения прочного костного анкилоза, ведущего не только к полному излечению, но и к восстановлению опороспособности конечности.
При анкилозе в порочном положении применяют надмыщелковые остеотомии (см.) или серповидные и клиновидные резекции. Консервативные мероприятия — антибактериальная терапия, иммобилизация конечности (рис. 6) и санаторное лечение — проводят в предоперационном периоде с целью добиться затихания и отграничения воспалительного процесса, а после операции — для достижения стойкого излечения и предупреждения рецидивов.
Локтевой бурсит
Локтевой бурсит развивается при
воспалении синовиальной сумки локтевого
отростка локтевой кости (bursaolecrani). По задней поверхности
локтевого сустава появляется флюктуирующая
припухлость, иногда достигающая 7–8 см
в диаметре. При прорыве гноя за пределы
оболочки сумки развивается подкожная
флегмона по задне-внутренней поверхности
плеча и разгибательной поверхности
предплечья.
Причины развития
К развитию гонита могут привести многочисленные неблагоприятные факторы, среди которых выделяют:
- Травматические повреждения (переломы, ушибы, постоянное механическое воздействие на область колена, открытые травмы, нарушающие целостность суставной капсулы).
- Патологии аутоиммунной природы (например, ревматоидный артрит, системная красная волчанка).
- Дистрофические процессы, поражающие другие элементы опорно-двигательной системы, в результате которых происходит перераспределение нагрузки на скелет.
- Инфекционные заболевания, при которых возбудитель вместе с кровотоком или током лимфы проникает в область коленного сустава.
- Чрезмерные нагрузки на колено.
К развитию воспаления коленного сустава приводят разные причины. Если гонит вызвали травмы, ушибы или открытые раны, то заболевание считается первичным. При открытой ране возбудитель инфекции проникает в сустав непосредственно из раны.
Если воспалительный процесс в колене развился на фоне таких заболеваний, как ревматоидный артрит, болезнь Бехтерева, туберкулез, сифилис, гонорея, то гонит называется вторичным.
Бурситы подколенной ямки и киста Бэкера
В подколенной ямке находится несколько
синовиальных сумок, но поскольку они
прикрыты сухожилиями, клетчаткой и
подколенной фасцией, травмы и гнойное
воспаление в них бывают крайне редко.
В то же время в подколенной ямке может
находится другое образование, выстланное
синовиальной оболочкой, подверженное
гнойному воспалению. Это «грыжа» задней
стенки синовиальной оболочки коленного
сустава, образующаяся кнутри от
сосудисто-нервного пучка между ножками
икроножной мышцы, называемая кистой
Бэкера (Bächer,
1897).
Особенно часто это заболевание
встречается у больных ревматоидным
артритом. Поскольку киста находится
практически под кожей, она может
травмироваться и нагнаиваться. В
большинстве случаев имеется сообщение
полости кисты с суставом через «шейку
грыжи», однако, при развитии воспаления
это отверстие закрывается за счет отека,
и гнойный гонит бывает редко. При
расплавлении стенки кисты развивается
флегмона подколенной ямки, откуда гной
быстро распространяется на бедро по
ходу седалищного нерва и на голень, в
глубокое фасциальное пространство.
Заключение
При своевременном лечении прогноз заболевания положительный. Меры по предупреждению заболевания включают: здоровый образ жизни, контроль массы тела, регулярные занятия физкультурой, разумный режим труда и отдыха. Избегайте переохлаждений. Своевременное выявление и лечение поражений опорно-двигательного аппарата и очагов инфекции снижает риск развития воспаления.
Недостаточное лечение гонита существенно ухудшает жизнь и может привести к инвалидности или другим осложнениям.
Околовертельный бурсит
Околовертельный бурсит развивается
при воспалении bursatrochanterica, расположенной
позади большого вертела бедра под
большой ягодичной мышцей и ее сухожильным
растяжением. Несмотря на достаточно
глубокое расположение, эта синовиальная
сумка бывает подвержена гнойному
воспалению, протекающему как глубокий
абсцесс, а затем, флегмона ягодичной
области. Чаще всего ошибочно ставится
диагноз постинъекционного абсцесса,
хотя гнойник располагается медиальнее
обычного места инъекций.
Осложнения
Флегмоны
конечностейразвиваются при
гнойном расплавлении стенки сумки.
Типичные направления распространения
гноя описаны выше.Гнойные
артритыявляются редкими
осложнениями бурситов, поскольку
большинство синовиальных сумок в норме
не сообщается с полостями суставовКонтактный
остеомиелитразвивается при
длительном течении гнойного бурсита
с расплавлением стенки сумки, предлежащей
к кости. Это обычно бывает при неправильном
хирургическом лечении – неадекватном
вскрытии, плохом дренировании полости
сумки.
Панариции и флегмоны кисти
Слово «панариций» в современном понимании
обозначает не отдельную нозологическую
форму, а группу заболеваний, основной
сущностью которых является острое или
хроническое воспаление различных
анатомических структур пальцев кисти,
вызванное гноеродными микробами.
Подкожная флегмона тыла кисти развивается
от прямого инфицирования или распространения
инфекции с тыла пальцев или предплечья.
При распространении гноя по ходу
червеобразных мышц или из межпальцевых
промежутков развивается подфасциальная
(подапоневротическая) флегмона тыла
кисти.
Для флегмон этой области характерен
диффузный отек, гиперемия, нередко
распространяющаяся на тыльную поверхность
пальцев. при субфасциальной флегмоне
движения II–Vпальцев, особенно сгибание, сопровождаются
сильной болезненностью. Флюктуация в
ранние сроки проявляется только при
подкожной флегмоне.
Следует помнить о том, что воспалительные
процессы на пальцах и кисти нередко
сопровождаются отеком тыла кисти, что
ошибочно может быть принять за флегмону.
Подкожный панариций
Кожный панариций характеризуется
скоплением гноя между сосочковым слоем
и эпидермисом.
На месте воспалительного очага возникает
боль, которая постепенно усиливается,
становится пульсирующей. Общее состояние
больного не страдает, но иногда температура
тела повышается до 37–38˚.
Диагностика кожного панариция не
представляет трудностей, однако следует
помнить о кожно-подкожном панариции,
протекающем по типу «запонки», т.е. когда
основной воспалительный очаг располагается
в подкожной клетчатке, а гной проникает
в субэпидермальное пространство через
небольшое отверстие.
Лечение кожного панариция оперативное.
Обезболивания не требуется, так как
эпидермис лишен чувствительности.
Острым скальпелем надрезают у основания
отслоенный участок эпидермиса, вводят
бранши маленьких ножниц и тщательно
удаляют весь отслоенный эпидермис.
Раневую поверхность обрабатывают
спиртом и накладывают повязку с
антисептическим раствором.

При выявлении на раневой поверхности
точечного отверстия, что указывает на
наличие кожно-подкожного панариция,
вскрытие его должно производится сразу
же.
Подкожный панариций является наиболее
частой формой воспалительных процессов,
развивающихся на кисти.
Подкожный панариций наиболее часто
локализуется на ладонной поверхности
концевых фаланг пальцев и реже – на
средних и основных. Вследствие характерного
анатомического строения подкожно-жировой
клетчатки пальцев воспалительный
процесс при подкожном панариции легко
поражает глубжележащие ткани, в том
числе и костную.
Развитие подкожного панариция
сопровождается сильными пульсирующими
болями, лишающими больного сна. Температура
тела в начале заболевания субфебрильная,
при тяжелых и запущенных случаях
повышается до 38˚. Пораженный палец
находится в полусогнутом положении,
движения в нем ограничены и болезненны.
Непосредственно в области очага
воспаления появляется припухлость,
которая более выражена на средней и
основной фалангах. Гиперемия кожи в
начальной стадии заболевания появляется
на тыле пальца, а затем на ладонной
поверхности. Локальная болезненность
определяется с помощью пуговчатого
зонда.
Лечение подкожного панариция в основном
хирургическое. Лишь на самых ранних
стадиях заболевания, в 1–2 сутки, до
развития нагноения может применяться
консервативное лечение. Установить
факт нагноения в ранние сроки – нелегкая
задача, поскольку типичные признаки
абсцесса или флегмоны отсутствуют.
Следовательно, определить тактику
лечения, может только хирург, к которому
и должен быть направлен больной сразу
же после установления диагноза.
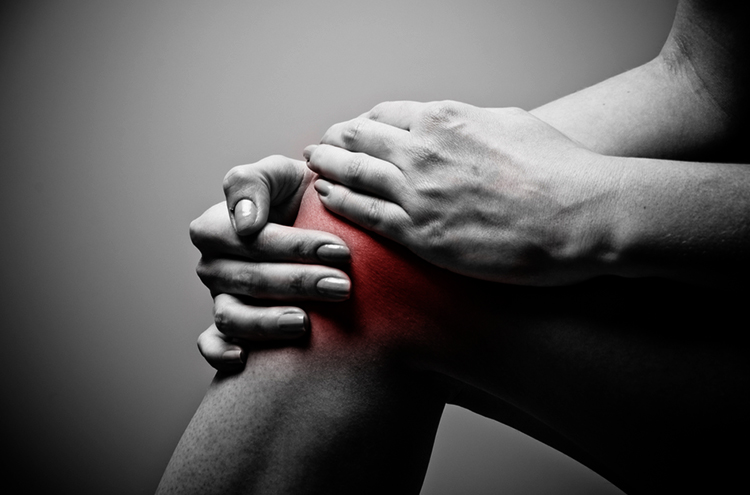
Для вскрытия подкожных панарициевконцевых фаланг наилучшие результаты
дают клюшкообразные разрезы по
ладонно-боковым поверхностям с сохранением
целостности кожи ладонной поверхности
и особенно, кончика пальца. На средних
и основных фалангах первый разрез
целесообразно проводить непосредственно
над гнойником, через первичную рану или
микротравму. Затем, после уточнения
расположения гнойника и выполнения
некрэктомии – наносить контрапертуры
для проведения сквозных дренажей.
Необходимо бережно от носиться к коже
и не проводить разрезов в областях
суставов.
Флегмоны срединного фасциального ложа (подапоневротическая и подсухожильная)
При этом виде гнойного воспаления
экссудат скапливается в центре ладони
под ладонным апоневрозом (при поверхностной
флегмоне) или под сухожилиями II–III–IVпальцев (при глубокой флегмоне) и
возникает при осложненных формах
панариция этих пальцев, вследствие
проникновения гноя через каналы
межкостных мышц, а также при тендобурситахIиVпальцев.
Клиническая картина заболевания
проявляется сильными распирающими
болями, слабостью, повышением температуры
тела до 38–40˚. На ладонной поверхности
кисти кожа напряжена, складки сглажены,
пальцы слегка согнуты, движения в них
болезненны, на тыле кисти подушкообразная
припухлость.
Без эффективного своевременного
оперативного вмешательства гнойный
процесс из срединного пространства
может проникнуть в синовиальные сумки
I–Vпальцев,
в дистальный отдел предплечья (пространство
Пирогова-Парона) и на тыл кисти через
каналы межкостных мышц.
Существует большое количество способов
вскрытия и дренирования срединного
фасциального ложа кисти. Наиболее
универсальными можно считать разрезы
по ходу складки тенара и по ходу IVмежплюсневого промежутка. Однако, в
большинстве случаев целесообразно
использовать разрезы по ходу первичной
раны, атипичные разрезы над наибольшими
скоплениями гноя. При подсухожильной
флегмоне часто бывают затеки на тыл
кисти, которые необходимо дренировать
продольными разрезами по ходу межпястных
промежутков.
Литература
Альперович
Б.И., Соловьев М.М. Клиника и лечение
гнойных заболеваний.- Томск.- 1986.Войно-Ясенецкий В.Ф. Очерки гнойной
хирургии.- М.:Медгиз.-1946.Газетов Б.М., Калинин А.П. Хирургические
заболевания у больных сахарным диабетом.
– М. – 1992Гирголав С.С., Гессе Э.Р., Шаак В.А. Общая
хирургия. Т.2.-М.:Огиз.-1935.Гостищев
В.К. Общая хирургия.- М.:Мед.-1993.Ивашкевич
Г.А., Голык И.К., Кристальская Л.Р.
Комплексное лечение больных с гнойными
процессами.- Киев.:Здоровье.-1979.Каплан
А.В., Махсон Н.Е., Мельникова В.М. Гнойная
травматология костей и суставов.
М.:Мед.-1985.Колкер
И.И., Жумадилов Ж.М. Профилактика
послеоперационных гнойно-воспалительных
осложнений.- Алма-Ата.-Кочнев
О.С. Хирургия неотложных заболеваний.-
Казань.-1981.Кузин
М.И. Раны и раневая инфекция.- М.:Мед.-
1981.Курбангалеев
Ю.М. Клиническая хирургия.- М.:Мед.- 1988.Мороз
А.Ф. Синегнойная инфекция.- М.:Мед.- 1988.Попкиров
С. Гнойно-септическая хирургия.- София.-Стручков
В.И., Гостищев В.К., Стручков Ю.В. Руководство
по гнойной хирургии.- М.:Мед.- 1984.Стручков
В.И., Стручков Ю.В. Общая хирургия.-
М.:Мед.- 1988.Столяров Е.А., Грачев Б.Д., Колсанов А.В.,
Батаков Е.А., Сонис А.Г. Хирургическая
инфекция: Руководство для врачей общей
практики. – Самара, СамГМУ. – 2004.Яфаев
Р.Х., Зуева Л.П. Эпидемиология
внутрибольничной инфекции.- Л.:Мед.-
1989.Черномордик А.Б. Ориентировочный метод
быстрого назначения антибиотиков и
специфическая терапия гнойных
хирургических заболеваний.//Хирургия.-
1980.-N:12.
varikoznikam.ru
симптомы и лечение коленного сустава. Гонит
К гнойному поражению коленного сустава (гониту) приводит попадание гноеродной микрофлоры в сустав гематогенным и лимфогенным путем из гнойных очагов инфекции (рожистое воспаление, остеомиелит бедра или голени и пр.) или извне при открытом повреждении сустава (огнестрельные ранения и др.).
При эмпиеме сустава отмечаются припухлость и сглаженность контуров его, легкая гиперемия кожных покровов. Из-за сильных болей больной придает конечности вынужденное положение (согнута в коленном суставе), при котором боли беспокоят значительно меньше; пассивные движения резко болезненны.
Выраженный отек и краснота кожи околосуставных тканей наблюдаются при флегмоне капсулы сустава. Конечность находится в согнутом положении, всякая попытка произвести малейшие пассивные движения вызывает невыносимые боли.
Гнойное воспаление, вызванное более вирулентной флорой, приводит к обширному поражению сустава, распространяется на слизистые сумки и связки. Разрушение связок приводит к патологическим подвывихам.
Гнойные затеки образуются при некрозе суставной сумки и прорыве гноя в параартикулярные ткани. Затеки локализуются в местах суставных сумок: по бокам надколенника и сзади на месте подколенной сумки. Затеки могут слиться и распространиться к сосудам подколенной ямки. Замечено, что гонит метастатического происхождения (при роже, сепсисе) клинически проявляется менее бурно, хотя может сопровождаться глубокими анатомическими изменениями.
Большую опасность представляет гонит после огнестрельных пулевых и осколочных ранений. Обширность повреждений и большая инфицированность суставов приводят к развитию прогрессирующих эмпиемы и флегмоны, угрожающих жизни раненых.
Лечение
При эмпиеме коленного сустава конечность иммобилизуют отвердевающей повязкой или шиной.Лечение гнойного гонита начинают с ежедневных пункций сустава, при которых аспирируют гной, экссудат, сустав промывают растворами антисептиков. Пункцию заканчивают введением в сустав растворов протеолитических ферментов и антисептиков.
Наиболее удобными местами для пункции сустава являются точки на середине надколенника с наружной и внутренней стороны, на уровне его заднего края.
После местной инфильтрационной анестезии прокалывают кожу и сдвигают ее над фасцией в сторону, изменяя направление пункционного канала. Иглу продвигают по задней поверхности надколенника.
Пункцию верхнего заворота осуществляют в точке, расположенной у верхнего полюса надколенника с наружной или внутренней стороны. Иглу направляют под надколенник перпендикулярно срединной плоскости сустава. Если иглу направить сверху вниз и кнутри, то можно из этого же вкола пунктировать непосредственно полость сустава. Иглу можно вколоть со стороны валика т. vastus intermedius. Иглу направляют книзу и несколько кнутри под сухожилие четырехглавой мышцы к верхнему полюсу надколенника. При небольшом количестве выпота его вытесняют в верхний заворот суставной сумк
artident.ru
Гонит коленного сустава: что такое, симптомы и лечение острого гнойного гонита народными средствами, код по МКБ 10 | Ревматолог
Задумываетесь ли вы о состоянии суставов ног, когда ходите, поднимаетесь по лестнице, занимаетесь спортом? Как правило, человек вспоминает о суставах, когда движения в них ограничиваются в силу определенных заболеваний. Одно из таких заболеваний — гонит.
Рассмотрим симптомы и лечение гнойного гонита коленного сустава.
Что такое гонит коленного сустава
Гонит — это воспаление коленного сустава. Воспалительные процессы распространяются на синовиальные оболочки, а затем захватывают все структуры сустава.
Большое количество жидкости, образующейся в результате воспаления, приводит к увеличению сустава в объеме, что затрудняет движения. Иногда гонит проходит бесследно, в других случаях приводит к разрушению хряща и полной неподвижности сустава.
Причины
К развитию воспаления коленного сустава приводят разные причины. Если гонит вызвали травмы, ушибы или открытые раны, то заболевание считается первичным. При открытой ране возбудитель инфекции проникает в сустав непосредственно из раны.
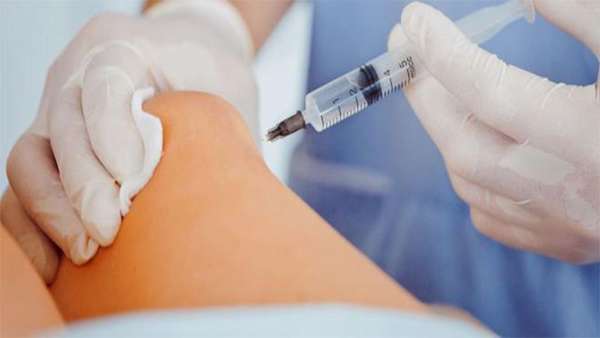
Если воспалительный процесс в колене развился на фоне таких заболеваний, как ревматоидный артрит, болезнь Бехтерева, туберкулез, сифилис, гонорея, то гонит называется вторичным.
Виды
По клинической картине различают острый и хронический гонит. Острая форма характеризуется выраженностью симптомов воспаления. Пациенты отмечают ухудшение общего состояния, высокую температуру, заметную отечность сустава и сильные боли в нем.
При хронической форме общее состояние больного не страдает, воспалительный процесс локализуется в суставе. Как при остром, так и при хроническом гоните процесс нередко заканчивается развитием контрактуры и обездвиженностью сустава.
Гониты также различают по характеру скопившейся внутри сустава жидкости:
- серозный — формируется из сыворотки крови, без гноя,
- гнойный — поражение стафилококками, синегнойной палочкой, сальмонеллой, кишечной палочкой и пр.,
- серозно-гнойный.
Симптомы
К общим симптомам воспаления коленного сустава относятся:
- боль при движениях, которая в состоянии покоя не проходит полностью, а лишь немного стихает,
- припухлость коленного сустава,
- повышение температуры кожи,
- болезненные ощущения при прощупывании больного участка.
Особенно опасен гнойный гонит. Воспалительный процесс вызывает сильные боли в суставе, покраснение кожи над ним, местную гипертермию, резкое опухание сустава за счет отека околосуставных тканей и накопления экссудата в суставной полости.
При значительном количестве экссудата отмечается симптом баллотирования. Функция сустава нарушена — резко уменьшается объем активной и пассивной подвижности.
Нога находится в вынужденном полусогнутом положении, при котором увеличивается объем суставной полости, что уменьшает болезненность. Ухудшается общее состояние больного, повышается температура тела, появляются озноб, общая слабость.
Без своевременного лечения гнойный процесс быстро приводит к резкой деформации сустава, образованию контрактуры и тугоподвижности или остеомиелиту суставных концов бедра или голени.
В Международной классификации болезней гнойный вид артрита выделен в группу «Инфекционные артропатии». В зависимости от возбудителя, локализации и других особенностей подбирают код по МКБ 10 от М00 до М03.
Ревматоидный гонит развивается из-за нарушений в работе иммунной системы. Воспалительные реакции приводят к разрушению хрящевой ткани и нарушению работы сустава. При подагрической этиологии под кожей возникают отложения мочевой кислоты.
При пальпации отмечаются бугристые уплотнения. Посттравматический артрит часто сопровождается лихорадкой и лейкоцитозом. Туберкулезный гонит проявляется фебрильной температурой, незначительным болевым синдромом и атрофией прилегающих к коленям мышц. Сифилитическая этиология заболевания характеризуется воспалением нескольких суставов.
Диагностика
При обнаружении изменений в коленном суставе сразу обращайтесь к врачу. На основании анамнеза, осмотра и дополнительных методов обследования специалист определит причину заболевания и назначит адекватное лечение.
Лабораторные и инструментальные исследования помогут определить виды гонита:
- Анализы крови.
- Рентген.
- УЗИ сустава.
- Артроскопия.
- Пункция с забором внутрисуставной жидкости.
Лечение
Терапию гонита коленного сустава проводят в стационаре. Первым делом на пораженный сустав накладывают гипсовую повязку для фиксации колена.
Медикаменты
Медикаментозное лечение зависит от первопричины и вида гонита:
- при инфекционном применяют антибиотики, до определения вида и чувствительности возбудителя назначают антибиотики широкого спектра действия,
- при посттравматическом артрите может понадобиться операция, направленная на устранение отдаленных последствий травмы,
- при подагрическом — колхицин для нормализации пуринового обмена,
- при аллергическом — антигистаминные и десенсибилизирующие препараты,
- при ревматоидном — противоревматические средства и иммуносупрессоры.
Симптоматическая терапия сводится к устранению болей, отечности. Нестероидные противовоспалительные препараты назначаются в таблетках, уколах и в форме мазей. Для лечения выраженного воспаления прибегают к глюкокортикоидам в форме внутрисуставных инъекций.
При гнойном гоните обязательно инъекционное введение антибиотиков, в том числе внутрисуставное. Если антимикробная терапия и дренирование не помогли, прибегают к оперативному вмешательству.
Физиотерапевтические процедуры
Если пункция прошла успешно, то после купирования боли и воспаления назначают физиотерапевтическое лечение. Процедуры способствуют оттоку лимфы, стимулируют кровообращение и межклеточный обмен веществ, снимают напряжение с околосуставных мышц. Практикуют также деликатный массаж повреждённой конечности.
Эффективные физиотерапевтические процедуры:
- фонофорез,
- УВЧ,
- инфракрасное облучение,
- парафино-озокеритовые аппликации,
- магнитотерапия.
Лечебная физкультура
Гимнастика практически не имеет противопоказаний. Курс лечения начинают после снятия острых проявлений патологии. Интенсивность, длительность и комплекс упражнений подбирает специалист в индивидуальном порядке.
Гимнастика не должна вызывать дискомфорт или боль. Курс тренировок проходит поэтапно, с постепенным увеличением длительности проведения занятия и усилением физических нагрузок.
Рекомендуется после пробуждения выполнять упражнения, посещать занятия по плаванию или йоге. Разных комплексов разработано немало. Подбирать самые эффективные упражнения, как и все лечение, должен специалист.
Разминка состоит примерно из таких мероприятий:
- ходьба на месте,
- сгибания и разгибания ног в колене,
- перенос тяжести с пятки на носок,
- «ножницы» (скрещивание ног в положении лежа),
- сгибание ступней в положении лежа,
- «велосипед» (имитация кручения педалей согнутыми в коленях ногами из положения лежа).
Диета
От рациона человека зависит состояние его здоровья. Для лечения коленного сустава в первую очередь нужно изменить образ жизни и питание. Отказаться от вредных привычек, таких как курение, употребление алкоголя. Необходимо исключить из рациона острую, жирную и соленую пищу, ограничить количество мясных блюд и кофеина. который вымывает из костной ткани минералы.
Внимание! При любых гнойных инфекциях запрещены простые углеводы — сахар, конфеты, торты и пирожные, молочный шоколад, сдобная выпечка. Включайте в рацион побольше овощей, фруктов, кисломолочные продукты, медленные углеводы (каши из гречки, овсянки, риса), рыбу и нежирное мясо.
Народные методы
В терапии коленного сустава наряду с медикаментозной терапией используют и народные методы. Чтобы узнать, как лечить острый гонит коленного сустава народными средствами, посоветуйтесь с врачом. Выбор средств зависит от вида гонита. Главное — не заниматься самолечением.

Для приема внутрь:
- Неочищенные 2 клубня картофеля промыть, залить 500 мл воды и сварить. Отвар принимать по 100 мл 3 раза в день.
- Взять цветы черной бузины (1 часть), кору ивы (5 частей), листья березы (4 части). Ингредиенты измельчить и смешать. Затем 1 столовую ложку смеси залить 1 стаканом кипятка и дать настояться в течение 30 минут. Принимают по половине стакана перед едой 4 раза в сутки.
- Свежие листья лопуха, капусты и цветки лютиков измельчите в мясорубке. Полученную кашицу выкладывают на марлевую повязку и прикладывают на пораженное место. Компресс можно оставить на ночь.
Отличное средство —, компресс с «Димексидом». Одну столовую ложку препарата разводят в 1 ст. л. кипяченой воды. Приготовленным раствором пропитывают марлевую повязку, прикладывают к больному суставу. Аппликацию держат до часа.
Заключение
При своевременном лечении прогноз заболевания положительный. Меры по предупреждению заболевания включают: здоровый образ жизни, контроль массы тела, регулярные занятия физкультурой, разумный режим труда и отдыха. Избегайте переохлаждений. Своевременное выявление и лечение поражений опорно-двигательного аппарата и очагов инфекции снижает риск развития воспаления.
Недостаточное лечение гонита существенно ухудшает жизнь и может привести к инвалидности или другим осложнениям.
zaslonovgrad.ru

