Начали болеть суставы пальцев рук – Болят суставы пальцев рук. Причины, виды болей. Патологии, вызывающие болезненность. Помощь при болях в суставах пальцев рук :: Polismed.com
Если болят суставы пальцев рук: причины и лечение
В отличие от других живых существ на Земле, природа наградила человека руками. С помощью правой и левой кисти можно выполнять какие-либо действия. Так как суставы кисти очень подвижны, пальцы делают точные и мелкие маневры. Со временем это становится одной из причин появления болезненных ощущений в пальцах, которые испытывает основная масса человечества. Зачастую на боль в суставах кисти и пальцев и на их онемение никто не обращает внимание. Если вовремя не начать лечение, то со временем болезнь обострится и приведет к непоправимым последствиям.
Чтобы продлить молодость рук, нужно следить за болями в суставах пальцев
В этой статье рассматриваются основные причины болей в пальцах и их лечение.
Виды болей в суставах пальцев
Ревматологи различают два вида болезненных ощущений в суставах большого и других пальцев. Первый вид – боли механического характера. Зачастую сопровождаются симптомами воспаления. Интенсивность боли незначительная, поэтому в основном на них не обращают внимания.
Вторая группа болей носит воспалительный характер. Им присущи длительные приступы скованности по утрам. Также пациенты отмечают отечность и покраснение суставов, нарушение их двигательных возможностей, приступы боли по утрам.
Причины и симптомы каждого вида болей схожи между собой, поэтому различить их может только врач.
Боль в суставах пальцев возникает в результате различных заболеваний вне зависимости от возраста
Симптоматика заболеваний
Чтобы не допустить развития серьезных болезней суставов, следует внимательно относиться к своим ощущениям. Симптомами того, что с пальцами что-то не так, служит следующее:
- образование узелков в области суставов большого, указательного и других пальцев;
- скрип при сгибании пальцев;
- при надавливании появляются болезненные ощущения;
- покраснение кожи вокруг сустава;
- снижение мелкой моторики;
- повышение температуры тела;
- деформация суставов;
- образование воспаления и отечности в области сустава;
- боль носит приступообразный характер (усиливаются по ночам, к утру проходит).
Выявить причины, подобрать правильное лечение и предпринять меры профилактики можно с помощью знания причин, которые вызывают боль.
При болях в суставах необходимо обратиться за квалифицированной медпомощью
Причины боли в пальцах
Пальцы подвержены не только множеству нагрузок, во время которых их легко травмировать, но и различным заболеваниям. Боль в суставах пальцев рук может быть обусловлена наличием таких заболеваний у человека:
- артрит;
- артроз;
- бурсит;
- остеомиелит;
- воспалительные процессы.
Чаще всего встречаются артриты. Для пальцев рук характерны следующие виды этой болезни:
- ревматоидный артрит, поражающий любые суставы, но чаще всего локализируется в суставах кисти и ступней. Болезни характерно симметричность – на обеих руках поражаются одни и те же суставы. При этом заболевании на сустав постепенно нарастает ворсинчатая синовиальная оболочка. Это проявляется в болезненных ощущениях, онемении в области суставов, образовании ревматоидных узелков, деформации пальцев. Ревматоидным артритом болеют независимо от возраста, но женщины подвержены ему в два раза больше. Болезнь очень быстро прогрессирует и носит системный характер, то есть может задеть внутренние органы;
- подагрический артрит, возникающий из-за отложения солей мочевины в суставах. Высокий уровень солей является результатом избыточного веса, злоупотребления алкоголем, в редких случаях – лейкоза. Данному заболеванию чаще подвергаются представители мужского пола, которые старше 40 лет. Подагре характерны такие симптомы, как сильные ночные боли в основании большого пальца, кожа в этом месте приобретает темно-багровый цвет. Боль в суставах пальцев рук носит приступообразный характер. При нагрузках (работа с компьютерной клавиатурой, вязание и т.д.) боль усиливается. Со временем сустав, который расположен у основания большого пальца, деформируется, что отчетливо видно как визуально, так и на рентгеновском смотре;
- псориатический артрит – от болезни страдает 15% пациентов с диагнозом псориаз. У них помимо псориатического поражения кожного покрова болят суставы пальцев рук. Визуальные проявления болезни представляют собой покраснение кожи, отекание суставов, ноготь становится мутным и на нем возникают небольшие углубления. Движение пальцев пациенту дается с трудом.
Еще одно заболевание, при котором болят суставы пальцев рук – остеоартроз. У человека, больного этим заболеванием, хрящевая ткань проходит дистрофические изменения.
Остеоартроз – одна из причин боли в суставах пальцев рук
Причины развития остеоартроза – генная предрасположенность, нарушенный метаболизм, гормональные заболевания у женщин. Заболевание чаще появляется у людей преклонного возраста и проходит без явных симптомов. Болезнь развивается постепенно, в редких случаях она прогрессирует и вызывает болевые ощущения в ногтевых суставах. В первую очередь деформации поддается большой палец кисти. Иногда на межфаланговых суставах появляются бушаровские узелки, это происходит из-за разрастания костной ткани.
Очень редко причиной боли в суставах пальцев рук является артрит вирусного происхождения, красная волчанка и другие болезни.
Диагностирование заболеваний суставов
Поставить правильный диагноз и назначить адекватное лечение может только квалифицированный врач. При возникновении боли и дискомфорта в пальцах необходимо посетить доктора, который подберет оптимальный способ диагностики. При болях в суставах назначаются такие способы диагностирования как биохимический анализ крови, рентген кисти правой или левой рук, обследование на компьютерном томографе, общие анализы крови и мочи, МРТ, анализ крови на наличие ревматоидного фактора.
Лечение болезненных ощущений
Терапия боли в кисти состоит в комплексном подходе. Основное лечение оказывают медикаментозные препараты (обезболивающие и противовоспалительные). В тяжелых случаях врач может назначить гормональные лекарства, которые вводятся непосредственно в суставы большого, указательного и других пальцев. Если причиной появления болей является остеоартроз, то лечение проходит с помощью хондропротекторов, препятствующих его разрушению. При артрите ревматоидного характера назначаются иммуномоделирующие препараты. Эффективно действуют гели и мази с противовоспалительными свойствами.
Помимо медикаментозной терапии следует придерживаться рекомендаций специалистов, главная из которых не давать больным суставам больших нагрузок. Также для лечения болей применяют физиотерапевтические процедуры, например, электрофорез Вермеля, лазеротерапию и т.д. Если наступает ремиссия, то врачи назначают лечение грязями, лечебными массажами и гимнастикой.
Существует много методов терапии при болях в пальцах
Народная медицина для пальцев
Если боль в суставах пальцев рук сильная, то можно использовать комплексное лечение и совмещать медикаментозную терапию и народные средства. Ниже приводится несколько рецептов, как делать настойки и отвары из лечебных трав и растений.
Прежде, чем применять любой из рецептов народной медицины, необходимо проконсультироваться с врачом и выяснить есть ли у пациента противопоказания к нему.
- Рецепт 1. Измельченные цветы каштана (можно заменить цветами сирени) залить спиртом и дать настояться в течение четырнадцати дней в темном месте. Готовой настойкой растирать суставы перед сном.
- Рецепт 2. Для облегчения состояния пациента можно делать сбор из лечебных растений. Для этого нужно взять березовые листья, крапиву, фиалку (каждого растения по одной части), ивовую кору (две части) и залить водой (24 части). В течение получаса сбор настоять на водяной бане, затем охладить. Полученную настойку принимают по ½ стакана трижды в день перед приемом пищи.
- Рецепт 3. Можно делать компрессы из яблочного уксуса. Это отлично снимает боли в пальцах.
- Рецепт 4. В период обострения артроза можно делать настойку из брусники (для приготовления используются листья и ягоды). Настойку нужно пить по утрам и вечерам вместо чая.
Для успешного лечения важно следить за питанием. Необходимо исключить из рациона жирную, соленую и острую пищу. Также ограничить употребление алкоголя и бросить курить.
Видео. Болят суставы пальцев рук
Чтобы руки были здоровыми, а пальцы не болели, важно вести активный образ жизни, соблюдать правильное питание и часто гулять на улице. Благодаря этому, а также выполнению рекомендаций лечащего доктора, руки сохранят свое здоровье.
bsustavov.ru
Болят суставы пальцев рук | Всё о суставах
- Болят суставы пальцев рук причины
- Болят суставы пальцев рук чем лечить
 Болят суставы пальцев рук
Болят суставы пальцев рук
Многие вопросы, которые касаются здоровья человека, до сих пор остаются открытыми. К примеру, когда болят суставы пальцев рук, большая часть людей находится в замешательстве, какой метод лечения выбрать.
Ни для кого не секрет, что в последнее время наука, как и технический прогресс, сделали много широких шагов вперед, выйдя на новый уровень развития. Данный прогресс принес массу обновлений, которые сделали жизнь человека более удобной, комфортной, а также позволили свести к минимуму количество необходимых усилий, которые нужны для рабочей деятельности. В последнее время, в связи с прогрессом науки, начали широко развиваться специальности, которые связанны с умственным трудом. С одной стороны, людям, задействованным в интеллектуальной сфере, не нужно прилагать серьёзных физических усилий для достижения целей в работе. Но с другой стороны, вместе с прогрессом техники, появились явления гиподинамии, а также ненормированные рабочие дни.
У многих людей отмечается недосыпание, нарушение осанки, игнорирование, в силу банального отсутствия времени, необходимых спортивных мероприятий, а также масса других причин, которая вызывает проблемы со здоровьем.
Согласно отзывам ведущих медиков, которые занимаются лечением всевозможных заболеваний, в последнее время участились обращения с жалобами на заболевания опорно-двигательного аппарата. Особенно важным является тот факт, что заболевания, которые вызываются аномалиями развития опорно-двигательного аппарата дегенеративного характера, стали все чаще проявляться вне своей возрастной группы. Заболеваниями, особенно такими, при которых болят суставы пальцев рук, стали страдать молодые люди, хотя обычно больные суставы были прерогативой людей в возрасте после сорока. Именно участившиеся обращения объясняют заостренное внимание медиков на проблемах, связанных с заболеваниями суставов.
Болят суставы пальцев рук причины
 Болят суставы пальцев рук причины
Болят суставы пальцев рук причины
Заболевания, которые поражают суставы человека, также могут влиять на состояние пальцев рук. Это обусловлено тем, что у человека, который страдает различными заболеваниями опорно-двигательного аппарата в большинстве случаев, все суставы организма подвержены поражению. Для того, чтобы понять, почему болят суставы пальцев рук, стоит разобраться в причинах возникновения заболеваний хрящевой ткани, как разновидности аномалий развития опорно-двигательного аппарата дегенеративного характера. Уязвимость суставов обусловлена тем, что они выполняют как двигательную, так и амортизационную функцию, будучи эластичными. Подобный функционал суставам обеспечивает их специфическое строение, которое основано на суставной жидкости и хрящевой ткани. Хрящевая ткань имеет структуру губки, что позволяет ей сжиматься и разжиматься, предоставляя функцию амортизатора. Именно за счет сжиманий ткани происходит её питание жизненно необходимыми веществами, которые содержатся в суставной жидкости.
При неправильном рационе, в котором отсутствуют необходимые минералы, витамины и микроэлементы, при смещении костей, переломах, неправильной физической нагрузки, которая фатальным образом смещает усилия, прилагаемые к суставной ткани, при плохих привычках, наследственных склонностях, нарушается структура хрящей.
В суставе хрящевая ткань теряет свои свойства сжиматься и разжиматься, что приводит к её закостенению вследствие нарушения трофики. Подобная аномалия дегенеративного характера вызывает острые боли в суставах, ощущение своеобразной скованности, а также нарушению двигательных функций суставов. Данное заболевание не стоит недооценивать, так как вследствие его может возникнуть необходимость хирургического вмешательства, так как сустав, в котором нарушена структура хрящевой ткани, подвержен отложениям различного характера, а также обрастанию остеофитами, которые не дают суставу правильно выполнять его двигательные функции.
Почему болят суставы пальцев рук
Для того, чтобы правильно подойти к лечению, если по утрам болят суставы пальцев рук, стоит незамедлительно обратиться к квалифицированным специалистам за помощью, которая необходима в подобных ситуациях. Врач проведет полное обследование, а также поможет правильно подобрать необходимое лечение заболевания суставов. Необходимость обращения к практикующим специалистам нельзя игнорировать, так как, согласно отзывам врачей, заболевания опорно-двигательного аппарата сложно вылечить, если стадия его развития перешла в запущенную. Также, важно правильно выбрать врача, к которому обратиться. Для максимально эффективного лечения, которое будет контролироваться с самого начала, до принятия необходимых мер по профилактике повторного проявления заболеваний, стоит обращаться к одному и тому же лечащему специалисту.
Болят суставы пальцев рук чем лечить
 лечебном свойстве укусов специальных медицинских пиявок
лечебном свойстве укусов специальных медицинских пиявок
Поняв, отчего болят суставы пальцев рук, причины, следствия заболевания, стоит обратить внимание на возможные методики лечения. Изначально, следует понять, что все возможные меры, как лечебные, так и профилактические, стоит строго согласовывать с лечащим врачом, который поможет определить комплексный список противопоказаний в каждом конкретном случае. Зачастую, необходимость обращения к специалистам игнорируется, и, к сожалению, больной вынужден лечить заболевание в запущенной стадии. Мало того, для нейтрализации болевых ощущений, которые при течении заболеваний опорно-двигательного аппарата дегенеративного характера усиливается, проявляясь не только после сильных физических нагрузок на конкретную пострадавшую область, но и в обычном режиме, когда, казалось бы, ничего не должно вызвать боль в суставах, больной применяет все больше нестероидных противовоспалительных препаратов. Данные средства при их длительном применении, даже наиболее качественные и дорогостоящие, вредны для желудочно-кишечного тракта, и могут дополнить больные суставы проблемами с желудком. По этому, если у человека появились боли в суставах пальцев рук и ног, стоит незамедлительно обратиться к врачу, который поможет провести правильную диагностику и назначить лечение. В основной курс методик, которые позволяют помочь больному, у которого болят и опухают суставы пальцев рук, являются следующие:
- Медикаментозное лечение, которое направлено на воздействие на сустав нестероидными противовоспалительными препаратами. Данные средства помогают устранить острый болевой синдром, возникающий при заболевании суставов, снять опухлость пораженной области и улучшить самочувствие. Данные препараты можно принимать, строго согласовавшись с лечащим врачом, который может посоветовать тот, или иной препарат, наименее опасный для организма пациента. Средства противовоспалительного характера можно принимать как в виде таблеток и мазей, которые продаются в аптеке без рецепта, и с ассортиментом которых может ознакомить специалист по месту приобретения, так и посредством инъекций или электрофореза, который подразумевает пропускание электрического тока через прокладку с лекарственной основой;
- Лечебно-физкультурные методики, которые направлены на предоставления пораженному заболеванием суставу щадящей направленной нагрузки, которая поможет задействовать регуляторные и регенеративные свойства организма человека. Данные свойства позволять нормализовать трофику тканей, которые пострадали вследствие заболевания, дать хрящевому механизму сустава возможность правильно двигаться, а также в целом укрепить организм больного. Применять ту или иную методику стоит только после детального цикла обследования и при наличии прямых рекомендаций квалифицированного специалиста, который данное обследование проводил;
- Народные средства, которые могут включать в себя огромное количество методик, применяемых в гомеопатическом спектре лечебных процедур. Базовая направленность данных методов лечения заболеваний опорно-двигательного аппарата характеризуется снятием отечности сустава, устранению проявлений болевых ощущений, в особенности если болят суставы пальцев рук после физической нагрузки. Отдельно можно выделить использование всевозможных лечебных трав, которые оказывают обезболивающий и противовоспалительный эффект. Данные травы используют как в виде компрессов, которые накладываются на пораженные области, так и в виде настоек, принимаемых внутрь. Также хорошие эффекты с точки зрения снятия воспалений оказывают гирудотерапия, основанная на лечебном свойстве укусов специальных медицинских пиявок, который снимает опухоль в суставе, нормализует кровоток и ток лимфы в соседние с суставом ткани, что улучшает их регенерацию и позволяет максимально снизить дискомфорт, который испытывается, если болят суставы пальцев рук и ног.
Все методики, применяемые для лечения заболеваний опорно-двигательного аппарата, которые вызваны аномалиями дегенеративного характера, такими, как поражение костной и хрящевой ткани остеофитами и различными отложениями, должны носить комплексный характер. Это следует понимать, как разностороннее воздействие на все причины возникновение заболевания, а не только приглушение симптомов в конкретной стадии развития болезни. Если болят суставы пальцев рук лечение стоит проводить, имея четкие рекомендации врача, который должен провести все меры по обследованию. Крайне важно, чтобы квалифицированному специалисту была предоставлена медицинская карточка больного. Это позволит правильным образом оценить возможные побочные эффекты, которые могут вызвать нестероидные противовоспалительные препараты, подобрать наиболее щадящие методики лечения, а также оценить список противопоказаний и предупредить повторное проявление заболеваний в будущем.
Болят суставы пальцев рук при беременности
 Болят суставы пальцев рук при беременности
Болят суставы пальцев рук при беременности
Боли в суставах пальцев рук при беременности ощущаются сравнительно сильнее, что обеспечивается повышенной чувствительностью женского организма в этот период. Видоизмененная заболеванием хрящевая ткань воспринимается организмом, как чужеродная, посему воспалительные процессы происходят более выражено, а боль, зачастую, возникает без видимых на то причин, таких, как физические нагрузки. Учитывая уязвимость женского организма и особенности его функционирования в период беременности, целесообразнее всего будет применение таких методик, как народные средства Болят суставы пальцев рук или ног ли, необходимо обратиться к квалифицированному специалисту, который мог бы помочь с выбором методики лечения, которая не повредила бы уязвимому организму будущей матери или ребенка. Боли в суставах пальцев рук в таких случаях не стоит игнорировать, так как их проявление в данный период свидетельствует о том, что в развитии хрящевой ткани суставов и их питания произошли серьёзные изменения.
Болят суставы пальцев
Когда болят суставы пальцев, не стоит терпеть боль или обращаться к народным специалистам, которые не имеют возможности проведения рентгенографии и других методик комплексного обследования больного. Известны случаи, когда болит сустав среднего пальца руки или болят суставы пальцев ног¸ и больные годами не посещают врача, заглушая болевые симптомы нестероидными противовоспалительными препаратами.
В итоге, то, что болят суставы пальцев ног, переросло в постоянное болезненное заболевание остеоартроз сустава, который достиг степени, в которой помочь мог только хирург посредством операции на суставе. Если болят суставы больших пальцев ног или болят суставы больших пальцев рук, можно обратиться за помощью к санаторно-курортным методикам лечения, которые в наше время широко доступны. Найти подобные учреждения, которые специализируются на лечении заболеваний опорно-двигательного аппарата можно посредством сети интернет. Стоит учитывать все рекомендации врача, перед тем, как принять решение о посещении того или иного санатория, дабы ознакомиться со списком возможных услуг и противопоказаний.
sustaf.ru
Болят суставы пальцев рук: медикаментозное и народное лечение
Пальцы рук человека — это основной рабочий инструмент, с помощью которого выполняются любые физические задачи. Если ноги предназначены для передвижения, то пальцы служат для исполнения любых функций, в том числе тончайших операций, осуществление которых практически невозможно без них. В ходе эксплуатации, чем больше используется инструмент, тем быстрее он выходит из строя, если нет надлежащего ухода.
Поэтому, если болят суставы пальцев рук, то в первую очередь это свидетельство неправильного обращения с ними. Это и немудрено, ведь мы пользуемся пальцами постоянно практически беспрерывно. Даже в век современных технологий сложно обойтись без своего основного инструмента. Боли могут возникать как у людей пенсионного возраста, так и у молодежи, и даже у детворы.
Причины появления болевых ощущений
К основным причинам возникновения болевых чувств в суставах пальцев относятся переутомления, заболевания или повреждения. В зависимости от характера боли, определяется причина. К характерным показателям патологий относятся следующие заболевания:
- Ревматоидный артрит. Под влияние попадают и взрослые и дети. Женщины страдают артритом в три раза чаще мужчин. Основными местами, которые попадают под действие артрита являются суставы кистей рук и даже ступеней. Проявляется заболевание с характерным признаком — параллельными поражениями суставов, то есть возникновение болевых ощущений сразу на двух руках. В месте суставов образуется ворсинчатый вырост, находящий со временем на хрящ и заполняющий область изгиба пальцев. Полностью заросший хрящ этим выростом приводит к развитию фиброзного анкилоза. Симптомами появления артрита являются:
1) Парестезия или онемение суставов;
2) Отечность изгибов пальцев;
3) Образование ревматоидных узелков, способствующие образованию фаланга веретенообразного вида. - Псориатический артрит. Проявляется на поверхности наружного покрова — кожи. Боль в суставах пальцев рук возникает в области дистального фаланга. Проявляется отечностью до степени приобретения пальцев формы сосисок, имеющих красный цвет с легкой синюшностью. Симптоматика псориаза характеризуется сложностью разгибания кистей рук и больших пальцев.
- Подагрический артрит. Распространена проблема среди людей, страдающих лишним весом. Человек, мучащийся нарушением пуринового обмена, подвергается отложению солей мочевых кислот в организме. Причиной того является неправильный рацион питания, употребление алкогольных напитков и жирной пищи. Проявляется в виде сильной боли суставов и особенно больших пальцев.
— Возникает болезненность суставов в ночное время. Имеет форму опухлости и оттенок багрового цвета.
— Сопровождение сильной чувствительной болью, обусловленной невозможностью прикосновения.
Ощущается несносная боль больших пальцев после долгих нагрузок на них. Такой вид недуга называется ризартрозом. Подверженным такому заболеванию является основание пальца. Повреждение основания обнаруживается путем рентгеновских снимков, на котором видны деформированные участки.
Слабый пол подвержен чаще ризартрозу, нежели мужчины. Это связано с функциональной деятельностью: вязание, печатание на клавиатуре.
Остеоартроз.
Выявляется в виде дистрофических дефектов хрящей суставов. Основами возникновения остеоартроза являются:
- травмы;
- врожденные дефекты;
- физические или трудовые нагрузки;
- неправильное функционирование обмена веществ;
- гормональные сбои женского организма.
Остеоартроз проявляется постепенно, но в период возрастания обуславливается нарастанием болевых ощущений.
— Первичный признак заболевания обосновывается в ногтевых суставах;
— Возникают деформации в форме узелков. Результатом этого является тонкая и напряженная работа.
Стенозирующий лигаментит
Диагноз определяется в стационаре после наличия рентгеновского снимка. Характерными выражениями протекания симптомов являются:
- болевые ощущения при сгибании и разгибании пальцев;
- потрескивания в области суставов;
Диагностика заболевания
Когда болят суставы пальцев рук необходимо сразу обратиться в стационар для определения точного заболевания. Основаниями для обращения являются:
- При ощущении сильных болевых синдромов на протяжении двух-трех суток.
- Если после приема обезболивающих средств не чувствуется улучшение.
- В случае возникновения травм или повреждений, которые сопровождаются осложнениями.
К характерным методам проведения диагностирования относится обследование или анамнез. На первоначальных стадиях проявления недугов проще побороть причину и предотвратить ее прогрессирование, нежели это делать в запущенном процессе.
Важно помнить, что если не осуществляется надлежащее лечение мелких суставов кистей, то это может способствовать утрате активности двигательных функций пальцев, что приведет в конечном итоге к их атрофии.
Медицинские способы диагностирования заболевания:
- снимок рентгенографический;
- ультразвуковое диагностирование;
- общий анализ крови и мочи;
- томография;
- биохимический анализ.
Лечение заболевания
Если ощущается боль в суставах пальцев рук необходимо незамедлительное принятие соответствующих мер. Прежде лучше обратиться к специализирующемуся врачу:
- невропатолог;
- травматолог;
- хирург.
Если нет возможности попасть к этим докторам, можно воспользоваться знаниями терапевта, который даст направление на сдачу соответствующих анализов.
Медикаментозное лечение
Боль в суставах пальцев рук характеризуется вероятностью осложнений, особенно, если не проводить лечение. Медикаментозный способ является основным и считается более действенным. Но действенность медикаментов зависит от правильно поставленного диагноза.
Основополагающим направлением лечения медицинскими средствами предназначается для снятия болевых ощущений и понижения воспалительного процесса. В современной медицине используются противовоспалительные нестероидные средства, которые не оказывают негативного влияния на процессы метаболизма (вывода шлаков из организма) и их органы.
К ингибиторам относятся: Нимесил и Целекоксиб. Если симптомом возникновения боли является воспалительный процесс, то необходимо начать курс лечения с употреблением глюкостероидов, к которым относятся: Метипред и Дексаметазон.
Важно знать, если ощущается сильный болевой синдром, который невозможно выдержать, то допускается применение наркотических компонентов.
Если наблюдается незначительное проявление болевой анемии, то можно воспользоваться медицинскими кремами или мазями. Они оказывают обезболивающее действие и прогревают суставы пальцев. Хорошо помогает Диклофенак или Финалгон. В случае нарушений суставных хрящей целесообразно воспользоваться хондропротективными компонентами.
Физиотерапия
Боль в суставах пальцев рук свидетельствует о нарушении работоспособности или какого-либо сбоя. Прежде всего необходимо отстраниться от выполнения любых физических нагрузок. Физиотерапевтические методы немаловажны и действенны в борьбе с возбудителями болезней суставов пальцев. К таким методам относятся: электрофорез с новокаином (воздействие током), резонансные терапии и электросон.
Во время ремиссии осуществляется лечебное воздействие на пальцы путем проведения сеанса массажа, обмазывания грязями, мануальной терапией и лечебной гимнастикой.
В процессе лечения боли в суставах пальцев немаловажно отказаться от вредных привычек, особенно употребления алкоголя.
artritsustava.ru
Болят суставы пальцев рук у взрослых и детей: причины, лечение
Когда у современного человека начали болеть суставы пальцев рук, то в первую очередь начинают грешить на большую нагрузку за компьютером. В этом есть часть правды, так как «синдром машинистки» актуален и у современных офисных работников.
Болезненность может проявляться совершенно по-разному:
- Волнообразно – обостряясь в утренние часы и стихая к вечеру;
- Сопровождаться отеками, гиперемией и покраснением покровов;
- С онемением и покалыванием.
Очень часто мелкие суставы нашего организма отзываются болезненностью на изменения в нашем физиологическом состоянии или процессах обмена веществ, гормональных перестройках. Очень показательны подобные явления при беременности, когда у женщины сильно изменяется вес, происходят объективные изменения в процессах обмена веществ и гормональном фоне.
Для этих суставов характерна маленькая поверхность соприкосновения и тонкая синовиальная оболочка, что сказывается при возникновении патологических состояний.

Суставы пальцев рук могут иметь затрудненную подвижность по утрам при проблемах с изменением в хрящевой ткани и ее деформации. При артритах и артрозах часто наблюдается потребность в «разрабатывании» суставных сочленений.
Болезненное состояние может быть связано с перенесенными травмами, что характерно для спортсменов и людей физического труда, а также из-за постоянной микротравматизации суставов под воздействием вибрационных или статических нагрузок, когда происходят регулярные микронадрывы и повреждения внутрисуставных оболочек и связок.
При возникновении болезненных ощущений важно как можно быстрее выявить причину, поэтому необходимо обратиться к врачу-ревматологу, который назначит обследование и поставит диагноз.
СодержаниеСвернуть
Причины
Ревматологи выделяют два типа болей суставов пальцев рук – воспалительного и механического характера.
Именно наличие воспаления при сгибании дает болезненность в сочетании с покраснением, отечностью. Механические боли если и сопровождаются признаками воспаления, то незначительными и исключительно локально.
Болезненность при сжатии пальцев в кулак – один из признаков ревматоидного артрита. Это заболевание аутоиммунного характера, для которого характерно усиление болевых ощущений в предутренние часы и утром. По прошествии дня боли утихают и практически не чувствуются.
Данная патология отличается характерной симметрией, то есть поражаются суставные сочленения на обеих руках. Кроме того, заболевание может повлечь поражение более крупных суставов – коленного, локтевого, лучезапястного.
В целом артриты представляют широкую группу патологических процессов, сопровождающихся воспалением, как самого сустава, так и прилегающих к нему тканей. При затяжном характере протекания болезни, суставы могут не только воспаляться и болеть, но также серьезно деформироваться.
Почему болят суставы на пальцах рук, помимо признаков ревматизма? Причин может быть очень много. Артриты проявляются в самых различных ипостасях:
- Псориатический артрит – изменяет кожные покровы над суставами, что затрудняет подвижность пальцев. Характерно поражение всех суставов пальца, отчего он принимает вытянутую форму и в результате отека становится похож на сосиску. В этом случае симметрии при поражении не наблюдается.
- Инфекционные артриты характерны повышением температуры и наличием резкой болезненности в пораженном участке. Сюда же можно отнести септические поражения суставов. Инфекция проникает либо через рану, полученную при травме, либо через кровь, когда человек переносит инфекционное заболевание. Здесь в зоне поражения могут оказаться как один хрящ, так и все сочленения пальца. При запущенном септическом процессе возникают объективные признаки развития интоксикации – высокая температура, начало лихорадки.
- Подагра. Здесь неприятные ощущения будут связаны с мочекислыми отложениями внутри суставной сумки, которые затрудняют подвижность суставных поверхностей. Пальцы воспалены, наблюдается покраснение кожи. Возможно дальнейшее развитие полиартрита.
- Остеоартрозы – группа заболеваний при которых боли возникают вследствие разрушения хрящевой ткани и трения костей фаланг друг о друга. Причиной могут стать как высокие профессиональные нагрузки и последствия травмирования, так и гормональные нарушения, дисбаланс обмена веществ. Большую роль в развитие заболевания играет наследственный фактор.
- Остеомиелит. При данной патологии в суставах развивается гнойный некроз, который сопровождается ярко выраженной симптоматикой в виде признаков интоксикации.
- Бурсит или воспаление синовии – суставной сумки. В данном случае процесс будет сопровождаться скоплением выпота, который может не только затруднять подвижность сустава, но деформировать его, а также стать причиной развития воспалительного процесса.
Иногда случается так, что в принципе пальцы не беспокоят за небольшим исключением — болит сустав большого пальца на руке. Если вы не травмировали сустав, то причина болезненности может крыться в заболевании под названием ризартроз.
Спусковыми факторами помимо ударов могут служить перенесенные инфекции, интоксикации организма, чрезмерные нагрузки. Недуг проявляется характерным повышением болезненности при нагрузке на сустав – когда вы отпираете ключом замок, открываете крышку на банке. Поначалу это единственное проявление симптоматики, однако, если оставить ее без внимания, боль перерастет в постоянную, а сустав значительно деформируется.
Болезненность указательного пальца на руке знакома многим офисным работникам, программистам, дизайнерам – тем, кто много и продолжительно работает за компьютером и использует «мышь». «Тоннельный синдром» связан не только с повышенной постоянной нагрузкой на конкретный сустав, но и с передавливанием нервных окончаний из-за практически неподвижного положения рук на столе.

Тоннельный синдром
Характерным проявлением тоннельного синдрома можно назвать ощущение, что немеют пальцы – как правило, большой, указательный и средний. Если же вы чувствуете, как онемение охватывают безымянный и мизинец, то проблемы нужно искать в ущемлении нервных окончаний на уровне локтя.
Лечение
На суставы пальцев рук ежедневно ложится большая нагрузка, независимо от рода занятий человека. Потребность осуществлять мелкомоторную деятельность, удерживать тяжести, множество раз сгибаться и разгибаться подвергает суставы рук ежедневному испытанию. Причем, учитывая доминанту левого или правого полушария головного мозга, для одних – это будет кисть левой руки, а у правшей – пальцы правой руки.
Однако, далеко не всегда виновата исключительно физическая нагрузка. Подчас на подвижности кистей рук может сказаться перенесенная «на ногах» инфекция, которую по разным причинам не стали лечить антибиотиками. Эти препараты направлены на уничтожение возбудителей болезни и требуют тщательного подбора на основе исследования бакпосева, который проводится с целью выявления чувствительности бактерий к препарату.
Если опухли пальцы рук и болят суставы, очень важно исключить инфекционное поражение, снять воспаление и отек, который затрудняет подвижность сустава и не позволяет тканям нормально питаться.
Чем лечить болезные проявления в пальцах рук решает врач-ревматолог. Для снятия боли и воспаления могут применяться как НПВП, так и гормональные кортикостероиды. Врач может выписать как таблетки, так и инъекции. Дополнительно могут применяться мази, которые дополнят действие препаратов, которые пациенту предстоит принимать перорально.
В качестве поддерживающей терапии часто назначаются хондропротекторы, позволяющие восстановить питание тканей суставов и остановить деструктивные процессы внутри суставных сумок.
В качестве физиотерапевтической процедуры для снижения болезненности могут назначить упражнения, электрофорез с новокаином, прогревания УВЧ, которые призваны уменьшить воспаление и отечность и восстановить нормальное функционирование суставов.
В период ремиссии показаны упражнения, проведение массажей, грязелечение, акупунктура и другие типы физиотерапевтического воздействия, которые благотворно влияют на самочувствие пациента и функциональность сустава.
Что делать в первую очередь, если у вас заболели суставы пальцев рук:
- Во-первых, снизьте нагрузку. Постарайтесь чаще делать упражнения на восстановление нормальной подвижности сустава и снятия напряжения с мышц и связок.
- Во-вторых, обратитесь к специалисту для постановки диагноза. Причины болей могут быть разными, и лечение соответственно тоже будет отличаться.
Так как болезненность пальцев рук всегда было распространённым недугом, в практике имеются многочисленные народные средства, призванные если не избавить от проблемы, то снизить интенсивность ее проявления.
- Мазь на основе масла, можжевеловой хвои и эфирного масла лавра.
- Компрессы из мела и кисломолочных продуктов.
- Регулярное употребление березового сока и других общеукрепляющих организм продуктов.
Следует напомнить, что все эксперименты с народной медициной стоит проводить только под наблюдением лечащего врача, ведь продукты, как и травы способны порой оказывать мощное воздействие на обмен веществ, кислотность и другие параметры, которые напрямую могут повлиять на состояние суставов.

Перечень заболеваний, которые могут повлиять на подвижность суставов пальцев рук очень большой. Проявления могут выражаться от онемения и покалывания до серьезных нарушений подвижности и воспалительного процесса.
Женские особенности
Напоминаем, что хрящевая ткань очень восприимчива к изменению гормонального фона организма. Именно поэтому часто проблемы могут возникать у женщин в периоды беременности или климактерической перестройки организма.
Беременность – состояние, когда нужно очень осторожно подбирать терапевтические средства при возникновении проблем с суставами. Врач не может назначать обычные антибиотики или использовать гормональные препараты. Кроме того, в данном случае болезненность связана:
- Резким набором массы тела;
- Гормональными изменениями, вызывающими повышенную эластичность связок;
- Повышенной восприимчивостью к инфекциям;
- Изменению баланса веществ в организме, связанных с жизнедеятельностью ребенка.
В некоторых случаях остается только ждать разрешения от бремени, после которого организм постепенно вернется в нормальное состояние.
Когда болят суставы пальцев рук у детей
Дети также подвержены заболеванию суставов пальцев на руках. Очень часто это связано с последствиями травм переохлаждения. Ребенок не в состоянии контролировать процессы терморегуляции в теле и может оказаться подвержен чрезмерно низким температурам, промокнув от снега или под дождем. Впоследствии суставы могут начать болеть из-за последствий переохлаждения.
Особое место в числе «детских» причин играют роль инфекционные патологии, которые вызваны такими заболеваниями как ангина, фарингит, скарлатина.
Чрезмерно тревожные родители могут сознательно отказываться от лечения ребенка антибиотиками и другими как они считают «тяжелыми гормональными препаратами». В результате недолеченная инфекция может переходить в латентную или хроническую форму с поражением суставов пальцев рук, вызывая воспаления присутствием в организме инфекционного возбудителя.
Последствия травмы
Отдельный разговор – это болезненность суставов как проявление посттравматизации. Этот фактор можно встретить у всех возрастов – у детей и взрослых. Часто подобный недуг распространён у спортсменов и школьников, благодаря интенсивной активности на волейбольных и баскетбольных площадках. Неоднократно выбитые и некачественно залеченные суставы в будущем будут тревожить владельца болезненностью и даже угрозой разрушения хрящей.
Нельзя забывать, что инфекция может проникнуть внутрь сустава через повреждение кожного покрова или при некачественно выполненном проколе во время пункции. Поэтому при получении характерной травмы важно позаботиться не только о фиксации, но и о профилактике от инфекционного поражения.
Травма в области сустава пальцев рук должна лечиться под контролем врача. Степень нанесенного ущерба определяется путем УЗИ, рентгена, при необходимости проведением пункции с последующим исследованием содержимого выпота.
Кисти рук очень чувствительная часть нашего тела. Более того на небольших суставах в прямом смысле держится наша бытовая и профессиональная деятельность. Внимательное отношение к состоянию пальцев и своевременное лечение позволит на протяжении все жизни оставаться самостоятельным, выполняя самые тонкие, вплоть до ювелирных, операции.
Именно руки один из факторов, способствовавших эволюции человека, хотя бы поэтому мы должны качественно о них заботиться. Здоровые суставы – это в первую очередь качество жизни человека.
При малейших подозрениях на болезненность, отечность, затруднениях сгибания и разгибания следует немедленно обратиться к врачу-ревматологу для постановки диагноза и проведения лечения.
orchid-questions.ru


 МРТ
МРТ Атом
Атом КТ
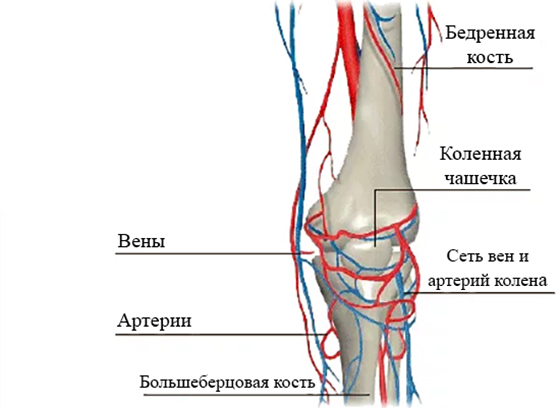
КТ Вены
Вены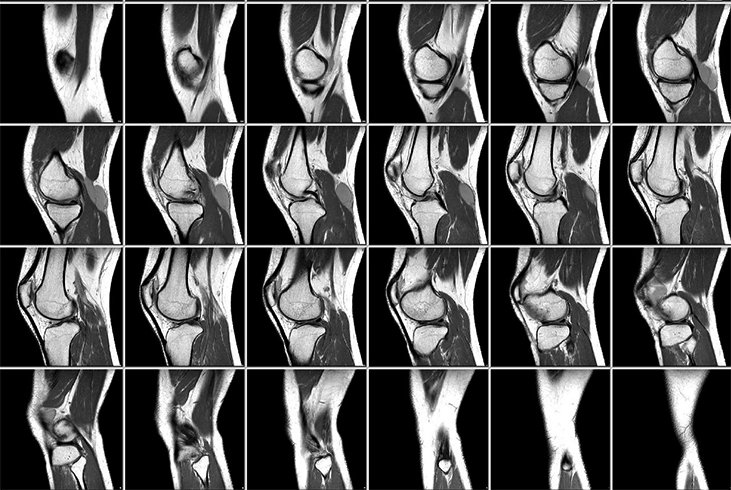
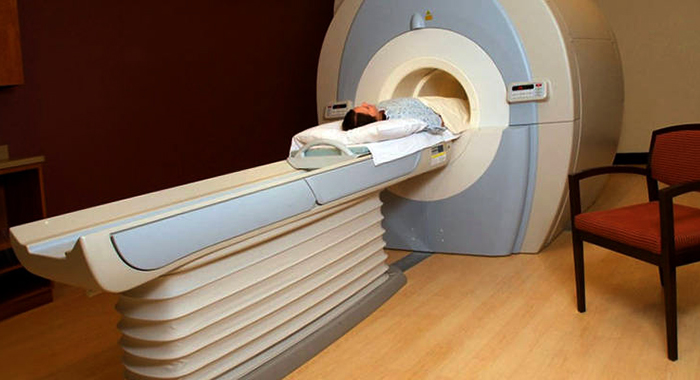


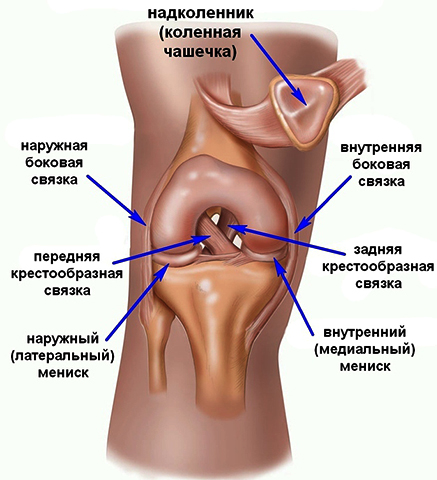
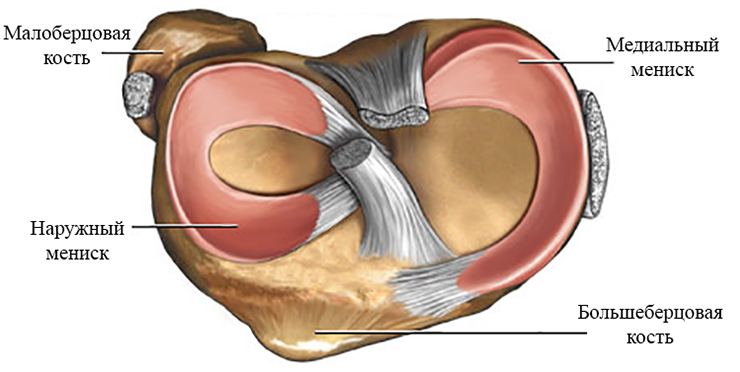
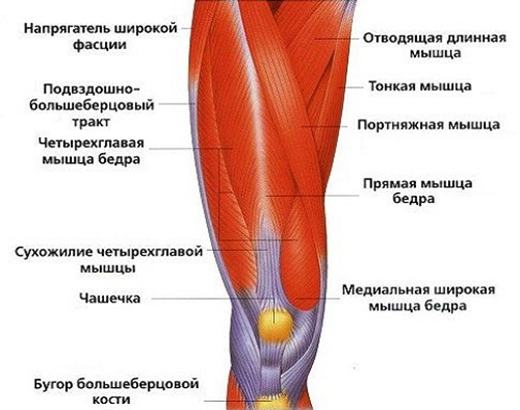
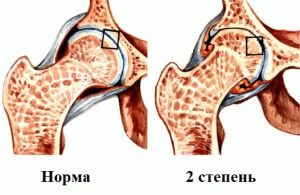
 Как правило, после этого коленный сустав сильно отекает, в нём появляется тупая, ноющая боль, движения даются с трудом и становятся скованными. В таком случае следует обратиться к хирургу или травматологу. Если тот обнаруживает сложные повреждения, обратившийся получает направление на МРТ. Эта процедура, выполняемая на коленном суставе, не опасна для здоровья, поскольку не даёт такой ударной дозы облучения, как рентген.
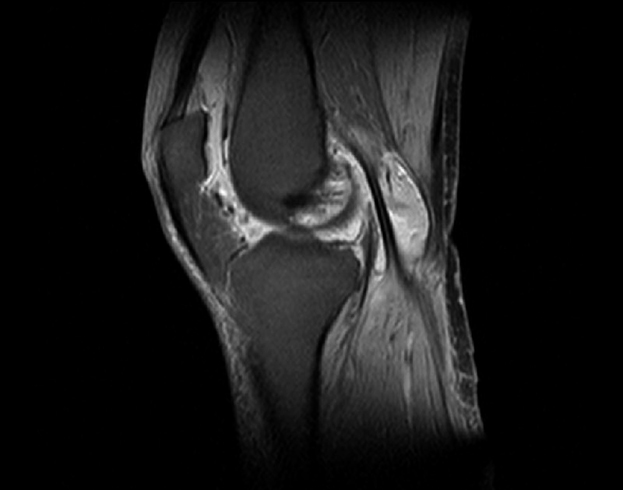
Как правило, после этого коленный сустав сильно отекает, в нём появляется тупая, ноющая боль, движения даются с трудом и становятся скованными. В таком случае следует обратиться к хирургу или травматологу. Если тот обнаруживает сложные повреждения, обратившийся получает направление на МРТ. Эта процедура, выполняемая на коленном суставе, не опасна для здоровья, поскольку не даёт такой ударной дозы облучения, как рентген. На сегодняшний день это один из самых безопасных и информативных способов обследования. КТ, УЗИ и прочие виды обследований не обнаруживают тех нюансов, которые видны при магнитно-резонансном осмотре. Повреждения выявляются быстро и безболезненно. Так, например, может быть найден разрыв связки или обломки кости в полости сустава. МРТ покажет, в каком состоянии хрящ, что тоже чрезвычайно важно при постановке диагноза и определении мер последующей терапии. Лучше выполнить МРТ коленного сустава с контрастом — так кости и ткани на мониторе медицинского компьютера будут дополнительно подсвечиваться, что облегчит задачу врачу — так проще определить причину и место локализации повреждения.
На сегодняшний день это один из самых безопасных и информативных способов обследования. КТ, УЗИ и прочие виды обследований не обнаруживают тех нюансов, которые видны при магнитно-резонансном осмотре. Повреждения выявляются быстро и безболезненно. Так, например, может быть найден разрыв связки или обломки кости в полости сустава. МРТ покажет, в каком состоянии хрящ, что тоже чрезвычайно важно при постановке диагноза и определении мер последующей терапии. Лучше выполнить МРТ коленного сустава с контрастом — так кости и ткани на мониторе медицинского компьютера будут дополнительно подсвечиваться, что облегчит задачу врачу — так проще определить причину и место локализации повреждения. В исключительных случаях томографию могут делать на открытом аппарате, важно лишь заранее спросить врача о такой возможности. И, поскольку процедура длительная, рекомендуется заблаговременно посетить туалет, чтобы потом иметь возможность сосредоточиться полностью на осмотре.
В исключительных случаях томографию могут делать на открытом аппарате, важно лишь заранее спросить врача о такой возможности. И, поскольку процедура длительная, рекомендуется заблаговременно посетить туалет, чтобы потом иметь возможность сосредоточиться полностью на осмотре.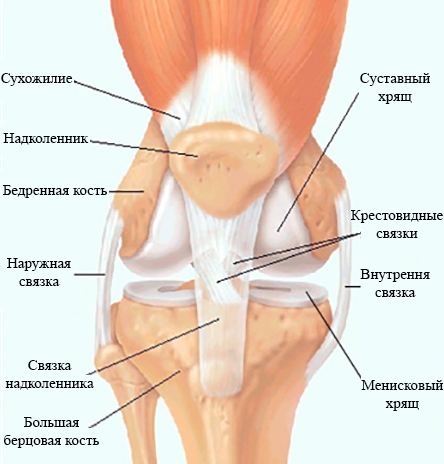

 Сагиттальный срез коленного сустава, изображение, взвешенное по протонной плотности, с подавлением сигнала от жировой ткани (магнитно-резонансная томография):
Сагиттальный срез коленного сустава, изображение, взвешенное по протонной плотности, с подавлением сигнала от жировой ткани (магнитно-резонансная томография):  а — Рентгенограмма коленного сустава в прямой проекции:
а — Рентгенограмма коленного сустава в прямой проекции: 








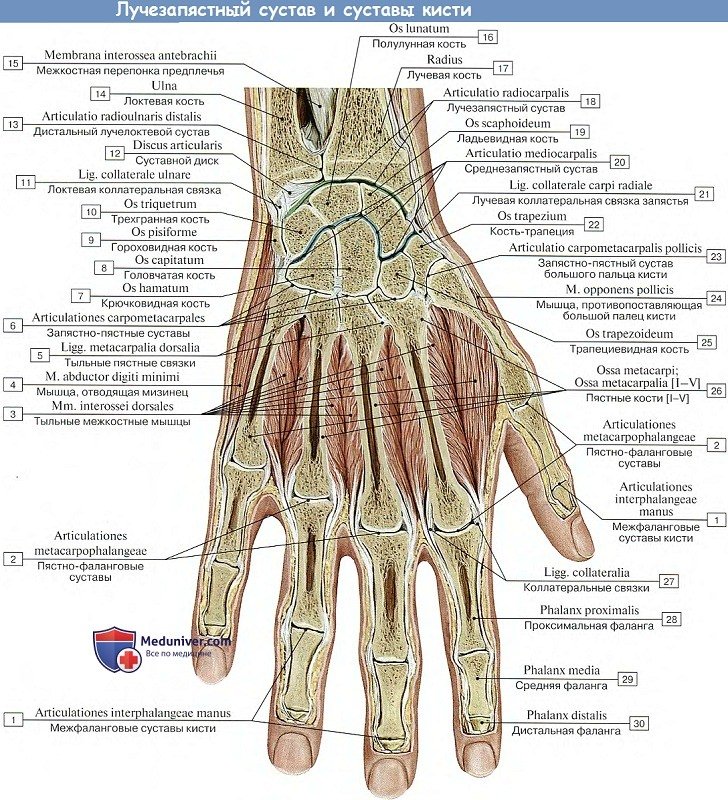

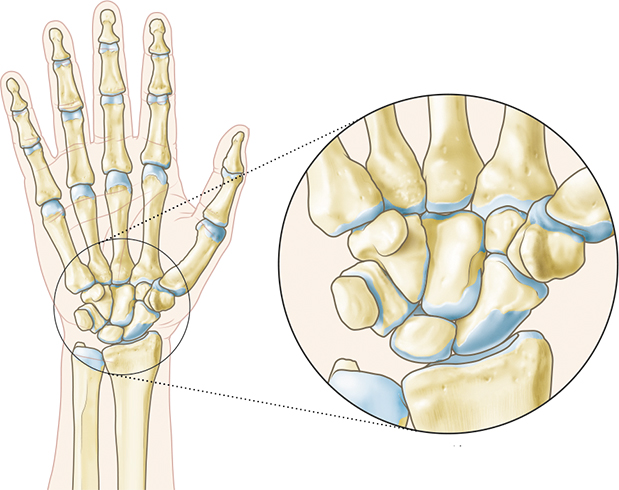
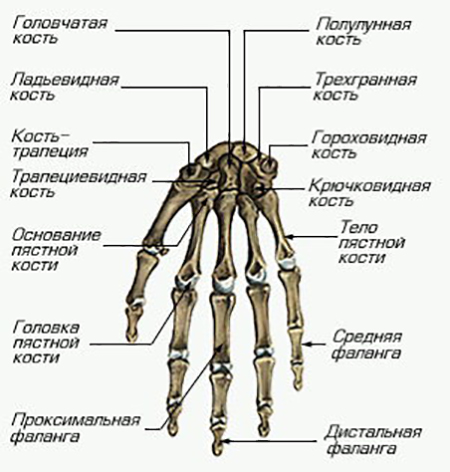
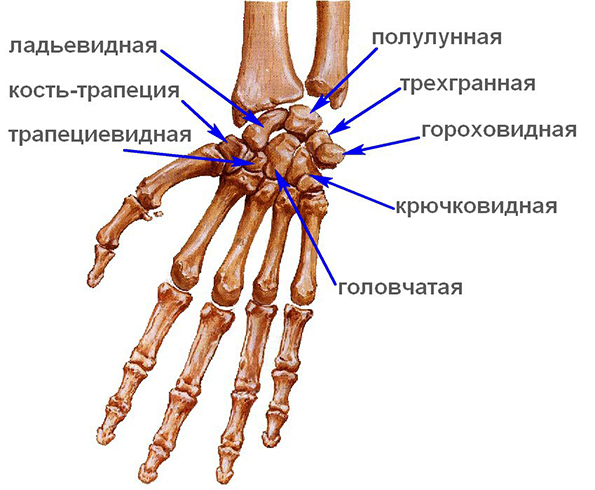

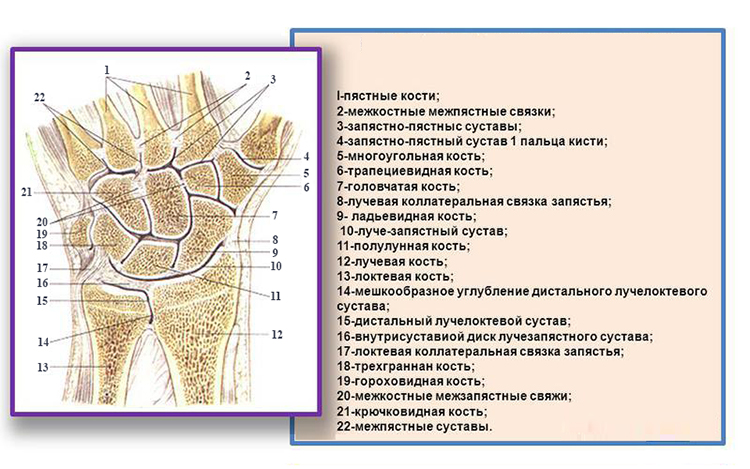


 Ладьевидная;
Ладьевидная; кистевого сгиба является тонкий кожный покров и достаточно мягкие структуры тканей, которые позволяют прощупать суставную часть при помощи пальцев. Все костные структуры сочленения покрываются хрящевыми тканями. Именно в хрящевых образования проходят каналы сосудов, вен, а также нервов. Хрящевые структуры являются необходимыми в местах соединения костей. Они выполняют важную функциональную нагрузку. Хрящи защищают кости от истирания друг о друга. Обеспечивают амортизирующие свойства. Защищает от изнашивания во время движения кисти.
кистевого сгиба является тонкий кожный покров и достаточно мягкие структуры тканей, которые позволяют прощупать суставную часть при помощи пальцев. Все костные структуры сочленения покрываются хрящевыми тканями. Именно в хрящевых образования проходят каналы сосудов, вен, а также нервов. Хрящевые структуры являются необходимыми в местах соединения костей. Они выполняют важную функциональную нагрузку. Хрящи защищают кости от истирания друг о друга. Обеспечивают амортизирующие свойства. Защищает от изнашивания во время движения кисти. Первая группа несет ответственность за процесс сгибания с самом суставе и в пятом пальце;
Первая группа несет ответственность за процесс сгибания с самом суставе и в пятом пальце;

















 Все разнообразие движений человеческого тела обеспечивается подвижностью суставов. От их правильной работы во многом зависит ощущение комфорта повседневной жизни. Но в ряде случаев многие сталкиваются со специфическими звуками, возникающими в местах подвижного соединения костей.
Все разнообразие движений человеческого тела обеспечивается подвижностью суставов. От их правильной работы во многом зависит ощущение комфорта повседневной жизни. Но в ряде случаев многие сталкиваются со специфическими звуками, возникающими в местах подвижного соединения костей.
 В таких случаях движения могут сопровождаться посторонними шумами.
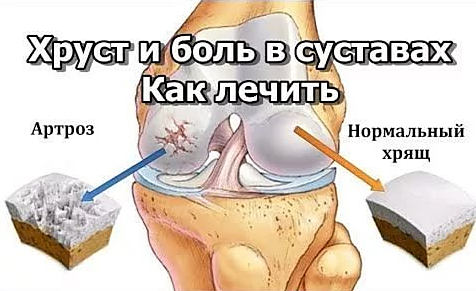
В таких случаях движения могут сопровождаться посторонними шумами. Болезненное состояние развивается с течением времени и приводит к истончению хрящевой ткани, что затрудняет работу сустава, вызывая появление щелчков и хруста. В дальнейшем симптоматика дополняется болевыми ощущениями;
Болезненное состояние развивается с течением времени и приводит к истончению хрящевой ткани, что затрудняет работу сустава, вызывая появление щелчков и хруста. В дальнейшем симптоматика дополняется болевыми ощущениями; Процедура проводится безболезненно и почти не имеет противопоказаний;
Процедура проводится безболезненно и почти не имеет противопоказаний; Основан на регистрации явлений, возникающих при возбуждении магнитного резонанса ядер водорода.
Основан на регистрации явлений, возникающих при возбуждении магнитного резонанса ядер водорода. Их применение уменьшает болевые ощущения, устраняет воспалительные явления. Препараты прописывают в виде инъекций, лекарственных форм для внутреннего применения, мазей и гелей для нанесения на больные суставы.
Их применение уменьшает болевые ощущения, устраняет воспалительные явления. Препараты прописывают в виде инъекций, лекарственных форм для внутреннего применения, мазей и гелей для нанесения на больные суставы. Есть широкий выбор лекарств для внутреннего применения, выпускаемых в таблетках и капсулах. Есть возможность наносить хондропротекторы в виде кремов, гелей и мазей, непосредственно на больные суставы.
Есть широкий выбор лекарств для внутреннего применения, выпускаемых в таблетках и капсулах. Есть возможность наносить хондропротекторы в виде кремов, гелей и мазей, непосредственно на больные суставы.

















 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »
 Зеленый бальзам используется не только наружно, но и для ингаляций. Пары, насыщенные эфирными маслами, оказывают общеукрепляющее действие, повышают защитные функции организма и активизируют работу иммунной системы. В результате, организм быстрее и эффективнее справляется с проникшей инфекцией и патогенными микроорганизмами.
Зеленый бальзам используется не только наружно, но и для ингаляций. Пары, насыщенные эфирными маслами, оказывают общеукрепляющее действие, повышают защитные функции организма и активизируют работу иммунной системы. В результате, организм быстрее и эффективнее справляется с проникшей инфекцией и патогенными микроорганизмами. Зеленый бальзам есть в аптечке многих спортсменов. Это незаменимое средство при травмах разной степени сложности. Если нанести мазь в первые сутки после травмирования, процесс регенерации и заживления тканей, мышц, сухожилий и хрящей проходит гораздо быстрее. Дискомфорт исчезает уже через 10-15 минут после обработки поврежденной зоны. Исчезают отечность и воспаление.
Зеленый бальзам есть в аптечке многих спортсменов. Это незаменимое средство при травмах разной степени сложности. Если нанести мазь в первые сутки после травмирования, процесс регенерации и заживления тканей, мышц, сухожилий и хрящей проходит гораздо быстрее. Дискомфорт исчезает уже через 10-15 минут после обработки поврежденной зоны. Исчезают отечность и воспаление.













 Рыбий жир для суставов: полезные свойства и как принимать
Рыбий жир для суставов: полезные свойства и как принимать Гель бальзам Чудо-хаш: показания, инструкция, отзывы
Гель бальзам Чудо-хаш: показания, инструкция, отзывы Секрет Парацельса для суставов: состав, показания, инструкция, отзывы
Секрет Парацельса для суставов: состав, показания, инструкция, отзывы Уколы от радикулита: названия и описание средств
Уколы от радикулита: названия и описание средств Фебуксостат: описание, инструкция по применению, отзывы
Фебуксостат: описание, инструкция по применению, отзывы Артритозамин: показания, инструкция, отзывы
Артритозамин: показания, инструкция, отзывы Аспирин при подагре: можно ли принимать и как правильно
Аспирин при подагре: можно ли принимать и как правильно Дона для суставов: описание, инструкция по применению, отзывы
Дона для суставов: описание, инструкция по применению, отзывы Такой бальзам считается самым мягким, его применяют во время массажа почти во всех тайских салонах, поскольку он подходит детям, людям с чувствительной кожей и старикам.
Такой бальзам считается самым мягким, его применяют во время массажа почти во всех тайских салонах, поскольку он подходит детям, людям с чувствительной кожей и старикам. Данное средство имеет выраженное охлаждающее действие, при этом вызывая противоположное ощущение. Бальзам используют при травмах и растяжениях в первые дни после травмы.
Данное средство имеет выраженное охлаждающее действие, при этом вызывая противоположное ощущение. Бальзам используют при травмах и растяжениях в первые дни после травмы. Необходимо тщательно следить за своим состоянием после использования бальзама. Часто люди жалуются на аллергическую сыпь и другие неприятные последствия применения бальзамов, отличающихся сильным жжением.
Необходимо тщательно следить за своим состоянием после использования бальзама. Часто люди жалуются на аллергическую сыпь и другие неприятные последствия применения бальзамов, отличающихся сильным жжением. Результативность бальзама особенно проявляется при травмах ногтей. Если нанести средство на ногтевую пластину сразу после травмы, то ноготь со временем не изменит цвет, и не отпадет.
Результативность бальзама особенно проявляется при травмах ногтей. Если нанести средство на ногтевую пластину сразу после травмы, то ноготь со временем не изменит цвет, и не отпадет.








