Боль в височно нижнечелюстном суставе – Болит височно-нижнечелюстной сустав. Причины воспаления челюстного сустава, диагностика причин и лечение, профилактика :: Polismed.com
Боли ВНЧС
Дисфункции височно-нижнечелюстного сустава (ВНЧС) являются одной из самых частых причин боли в лице, которые часто неправильно называют дисфункцией височно-нижнечелюстного. Существует 2 основных вида дисфункции ВНЧС: миогенная (источник боли в мышцах) и артрогенная (источником боли является ВНЧС).
Понимание дисфункции ВНЧС
Данное нарушение предполагает наличие следующих симптомов:
– боль или дискомфорт в или вокруг уха, ВНЧС и/или мышц челюсти, лица, височной области и шеи с одной или обеих сторон. Боль может возникать неожиданно и нарастать, колеблясь по частоте и интенсивности, месяцы и годы.
Открывание рта со щелчком, крепитация, замыкание, ограничение открывания или отклонение нижней челюсти во время движения, затруднение жевания, и головная боль, также связаны с ВНЧС.
Строение ВНЧС
Височно-нижнечелюстной сустав или ВНЧС свободно вращающийся и скользящий сустав, с покрытием из волокнистого хряща, шарика в виде футбольного мяча (мыщелок), волокнистой подкладкой (диск), костным углублением для подкладки (ямка), связками, сухожилиями, кровеносными сосудами и нервами. Диск функционирует как движущийся амортизатор и стабилизатор между мыщелком и ямкой. Когда челюсть открывается, в норме сначала вращается мыщелок, а затем скользит вперед в пределах ямки с диском, находящимся между мыщелком и ямкой.
Жевательные мышцы
Мышцы прикрепляются к нижней, верхней челюсти, черепу и шее. Жевательные мышцы открывают, закрывают, выдвигают и двигают челюсть, позволяя вам говорить, жевать и глотать. Дополнительные жевательные мышцы (мышцы шеи и плечевого пояса) стабилизируют череп на шее во время жевания.
Миогенная дисфункция ВНЧС (связанная с мышцами)
Обычно возникает из-за переработки, усталости или напряжения в области жевательных или дополнительных мышц, приводя к появлению лицевой, головной боли, а иногда и боли в шее.
Артрогенная дисфункция ВНЧС (связанная с суставом)
Как правило, является результатом воспаления, дегенеративных изменений твердых и мягких тканей в суставе. Капсулит или синовиит(воспаление), смещение диск(также называемое внутренним повреждением) и дегенеративный артрит, наиболее частые причины дисфункции ВНЧС
Причины дисфункции ВНЧС
Точные причины возникновения дисфункции до сих пор не выяснены. Считается, что развитие дисфункции обусловлено сочетанием нескольких тяжелых факторов, включающих травму и заболевания сустава.
Сжатие зубов и скрежетание (бруксизм), а также напряжение мышц шеи и головы в настоящий момент не являются доказанными причинами дисфункции ВНЧС, но они могут быть утяжелять течение симптомов этого заболевания, и их необходимо учитывать, чтобы лечить и вести пациентов с данной патологией. Больным с данной дисфункцией важно понимать, что это заболевание может быть хроническим, и может очень зависеть от многих факторов, включая эмоциональную стабильность. Поскольку быстрого решения и экстренного лечения для ВНЧС не существует, самые успешные и поддерживаемые специалистами виды лечения сфокусированы на наблюдении за собой и контроле отягощающих симптомов.
Факторы, связанные с дисфункцией ВНЧС
– Травма: Прямая травма челюсти связана с появлением симптомов дисфункции. Прямая травма челюсти может произойти от удара в челюсть, гиперэкстензии (перенапряжения) челюсти, а в некоторых случаях, сжатия челюсти. Продолжительные или с применением силового воздействия стоматологические процедуры, интубация при общей анестезии и хирургических процедурах полости рта, горла и верхних отделов желудочно-кишечного тракта (пищевод и желудок) может травмировать ВНЧС.
– Неправильные привычки: Такие привычки, как стискивание зубов, сжимание челюстей, скрежетание зубами (бруксизм), покусывание губ или ногтей, использование жевательной резинки и постановка челюсти в ненормальные позиции встречаются часто. В отношении них, доказательств их причастности к развитию дисфункции доказано не было. Подобные привычки часто связаны с дисфункцией ВНЧС и могут способствовать появлению факторов, которые переводят в хроническую форму и усугубляют имеющиеся симптомы патологии.
– Психологические факторы: Многие пациенты с дисфункцией ВНЧС говорят, что появление симптомов заболевания или ухудшение его течения сопровождается нарастанием эмоционального стресса и психологического дисбаланса, приводя к депрессии или тревожности. Научные исследования показывают, что многие пациенты с данной дисфункцией переживают разные уровни депрессии и тревожности, и эти уровне выше, чем у людей без данной дисфункции. На сегодняшний день, не установлено присутствуют ли симптомы депрессии или тревоги до начала дисфункции ВНЧС и потом вносят ли свой вклад в ее формирование, или хронические боли, связанные с данным патологическим состоянием, приводят к формированию тревожности и депрессии. Многие пациенты начинают чаще и интенсивнее сжимать зубы и скрежетать ими, когда испытывают эмоциональный стресс, психологический дисбаланс или боль.
– Другие факторы: Употребление наркотиков и некоторых предписанных медикаментов могут воздействовать на центральную нервную систему и мышцы, и приводить к дисфункции ВНЧС.
Диагностика дисфункции ВНЧС.
Диагностика данного заболевания должна входить в рутинную практику у врачей общего профиля и стоматологов.
Краткий набор диагностических манипуляций может включать в себя:
– Анамнез заболевания: жалобы на боли в области челюсти, головные боли, боли в шее, дискомфорт в области ВНЧС, смыкание челюстей, сжатие зубов, повреждение челюстей, головы, шеи, а также наличие в анамнезе случаев дисфункции ВНЧС или лечения лицевых болей. – Объективный осмотр: может включать в себя измерение раскрытия челюстей, сочетанных движений, отклонение челюстей во время открывания, пальпация (необходимо давление, оказываемое пальцами) сустава, челюстей, мышц головы и шеи, чтобы определить болевые точки и наличие крепитации. Также необходимо оценить десна, мягкие ткани полости рта, зубы и сделать записи о заболевании, наличии поражения зубов, а также симметричности челюсти, лица и головы. Если во время осмотра обнаружены какие-либо отклонения, должен быть собран более подробный анамнез, и проведено более углубленное обследование.
Комплексная оценка дисфункции ВНЧС
Комплексная оценка может включать в себя:
– Полный анализ всех симптомов, относящихся к ВНЧС, голове, шее, история заболеваний, стоматологический анамнез, анамнез жизни, наследственность, психологический анамнез.
– Комплексный объективный осмотр лица, шейного отдела позвоночника, жевательных мышц, головы и шеи, неврологических структур, зубов, десен, твердых и мягких тканей полости рта.
– Психологический анамнез, включающий в себя короткий опрос и проведение тестирования. – Дополнительные тесты, включая рентгенографию и методы визуализации, биопсию, анализы крови, мочи, неврологические тесты, диагностические инъекции.
Лечение дисфункции ВНЧС
Поскольку известного лекарства для лечения данной патологии нет, ведение пациентов с наличием симптомов дисфункции схоже с ведением пациентов с другими ортопедическими или ревматологическими нарушениями. Целями ведения данной группы больных являются: уменьшение болевого синдрома, неблагоприятного давления и нагрузки на челюсти, восстановление функций челюстей, реализация четко спланированной программы ведения, чтобы лечить физические, эмоциональные и психологические стороны. Варианты ведения и последовательность лечения дисфункции ВНЧС схожи с другими заболеваниями опорно-двигательного аппарата. Как и при многих заболеваниях опорно-двигательного аппарата, признаки и симптомы ВНЧС могут быть временным и ликвидироваться самостоятельно без развития серьезных долгосрочных последствий. По этим причинам, особенным условием должна быть попытка избежать агрессивные и необратимые варианты лечения, такие как: хирургическое лечение, обширные операции на зубах или ортодонтическое лечение. Консервативная техника ведения включает в себя изменения поведенческих привычек, физическую активность, лекарственные препараты, упражнение для челюстей, ортопедические приспособления. Все они были признаны безопасными и эффективными методами лечения в отношении случаев дисфункции ВНЧС.
Большинство пациентов, страдающих данным заболеванием, достигают длительной ремиссии на фоне консервативной терапии. Научные исследования показывают, что у более 50% таких пациентов, сохраняются лишь несколько симптомов или они проходят полностью.
Самостоятельный контроль пациентов должен включать в себя:
– Ограниченное открытие челюстей (не более 2 пальцев в ширину).
– Необходимо дать челюстям отдохнуть, избегая длительного жевания (жевательная резинка, рогалики, жесткое мясо).
– Избегание скрежетания и стискивания зубов, при помощи расслабления в области челюстей и удерживании верхнего и нижнего рядов зубов на расстоянии.
– Избегание толкающих движений языком и жевания непродовольственных товаров (ногтей, ручек, карандашей и др.), стресса, давления на челюсти.
– Использование холода, льда или влажно-теплых компрессов, по назначению лечащего врача или терапевта.
– Выполнение массажа пораженных мышц.
– Выполнение аккуратных ограниченных упражнений для челюстей, как предписано лечащим врачом.
– Использование лекарственных препаратов по назначению лечащего врача.
Варианты лечения.
– Ортезирование:
Вам могут предложить ношение ортеза (или фиксатора, известного как «ночной сторож», «на страже прикуса»), который надевается на верхние и нижний ряды зубов. У фиксатора много разных назначений, и его можно носит как постоянно, так или часть времени, все зависит от назначения лечащего врача. В большинстве случаев, фиксаторы используются для того, чтобы разделить ряды зубов, перестроить суставы челюсти, помочь челюстям расслабиться. Уникальный вид и регулировка фиксатора будет зависеть от вашего состояния, как оно изменяется во время ношения ортеза, и от общего плана лечения.
Ведение пациентов при наличии стресса.
Одной из целей лечения дисфункции ВНЧС является определение терапии ежедневного стресса. Ваш врач может порекомендовать вам несколько вариантов для того, чтобы сделать это. В эти варианты входят: метод-БОС (метод биологической обратной связи), дыхание для релаксации, управление образами, и иногда, обращения к специалисту.
Физиотерапия.
Физиотерапевты – это специально обученные профессионалы, которые помогают в реабилитации всех типов физических повреждений. Существует множество вариантов процедур, которые могут помочь. Они включают в себя: упражнения для челюстей, тренировку осанки, ультразвук, электрическую стимуляцию и мобилизацию. Ваш лечащий врач и физиотерапевт будут работать вместе, чтобы сформировать план вашего лечения.
Исправление прикуса
Иногда необходимо улучшить вариант сопоставления друг с другом ваших зубов. Этого можно добиться различными способами. Ортодонтия, как правило, с фигурными скобками, поможет переместить зубы так, чтобы они лучше соприкасались друг с другом. В некоторых случаях, когда челюсти сами по себе не разрегулированы, они исправляются комбинированным лечением у ортодонта и челюстно-лицевого хирурга. Это называется ортогнатическая хирургия.
Исправление прикуса происходит за счет интенсивной работы стоматолога, с установкой коронок, мостиков, и, если понадобится, имплантов. Это делают, чтобы заменить недостающие зубы или изменить размер и форму зубов так, чтобы они подходили друг другу и функционировали вместе с челюстями и мышцами более гармонично. Хирургическое лечение иногда выполняют, чтобы починить или реконструировать челюсти, когда консервативное лечение не помогает добиться комфортного существования и хорошего функционирования. Оперативное лечение редко необходимо, но оно может быть выполнено, чтобы удалить обломки, которые могут скапливаться в полости сустава, а также, чтобы восстановить поврежденные ткани или даже заменить всю челюсть, как, например, меняют другие суставы (коленные, тазобедренные и плечевые).
Выводы
Обширные исследования проводятся сейчас для определения безопасности и эффективности лечения дисфункции ВНЧС/орофациального болевого синдрома. Многие исследователи и клиницисты настаивают на реверсивном и консервативном лечении дисфункции. Даже, когда симптомы этой дисфункции длительно сохраняются, имеют выраженный характер, многие пациенты с данной патологией не нуждаются в инвазивном лечении. Лечебные мероприятия, созданные для изменения прикуса или репозиции челюстей благодаря ортодонтическим или стоматологическим реконструктивным манипуляциям, обычно не нужны. А если и применяются, то при крайней необходимости. Если предполагается проведение необратимых лечебных манипуляций при дисфункции ВНЧС или орофациальных болях, мы рекомендуем обратиться за дополнительным авторитетным мнением.
Специально обученные стоматологи, физиотерапевты, психологи и клиницисты чаще всего являются лучшим источником постановки правильного диагноза и дальнейшего ведения данной группы пациентов.
Упражнения для височно-нижнечелюстного сустава
Моя головная боль связана с моей челюстью? — Инфо ВНЧС

Задумывались ли вы, откуда у вас головная боль? Вы когда-нибудь думали, что это может быть связано с вашей челюстью? Скорее всего вы уже посетили дюжину врачей неврологов, и они, глядя на вашу симптоматику и МРТ не могут объяснить Вам причину ваших головных болей?
Возможной причиной головной боли может являться нарушение ВНЧС (височно-нижнечелюстного сустава), которое обычно врачами игнорируется. Поскольку головная боль настолько распространена, то она часто маскируется. Люди, страдающие от головных болей, постоянно неправильно диагностируются и оказываются у врача невролога, а не у стоматолога, хотя связь между болью в челюсти и головной болью вполне очевидна.
Есть несколько различных типов головных болей, которые человек может испытывать. Наиболее распространенными из них являются следующие:
Головные боли напряжения — обычно такие боли это результат усталости или стресса. Носят хронический или эпизодический характер. Часто такие головные боли вызваны стискиванием зубов во время дневного или ночного бруксизма. Мышцы шеи и плеча обычно болят именно от головных болей напряжения.
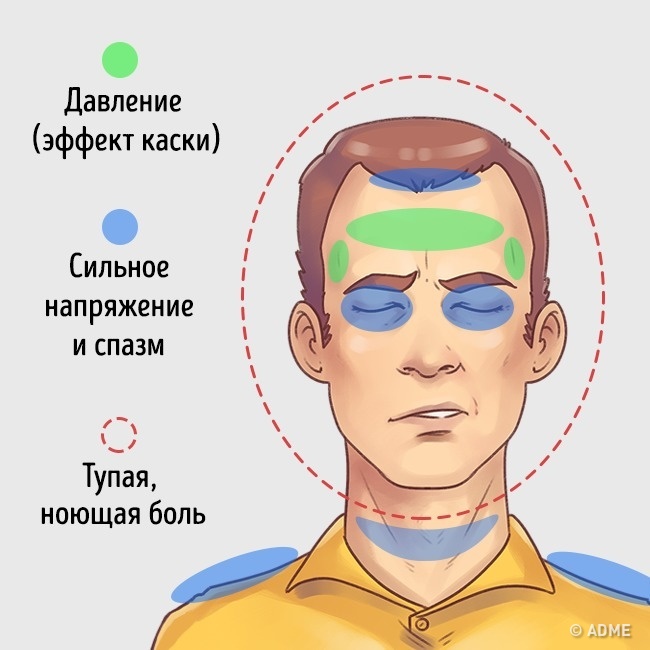
Кластерные головные боли — очень сильные и обозначенные как «самые сильные». Этот тип головной боли возникает редко, но может быть изнурительным и длиться несколько дней. И неясно, что вызывает данный тип головных болей.
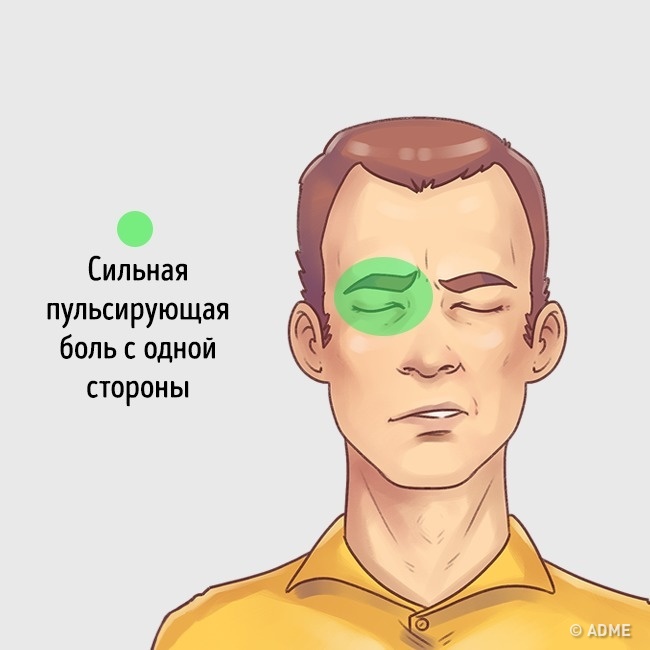
Синусовая головная боль — результат воспаленной полости пазухи из-за инфекции. Обычно их можно лечить антибиотиками и противоотечными средствами.
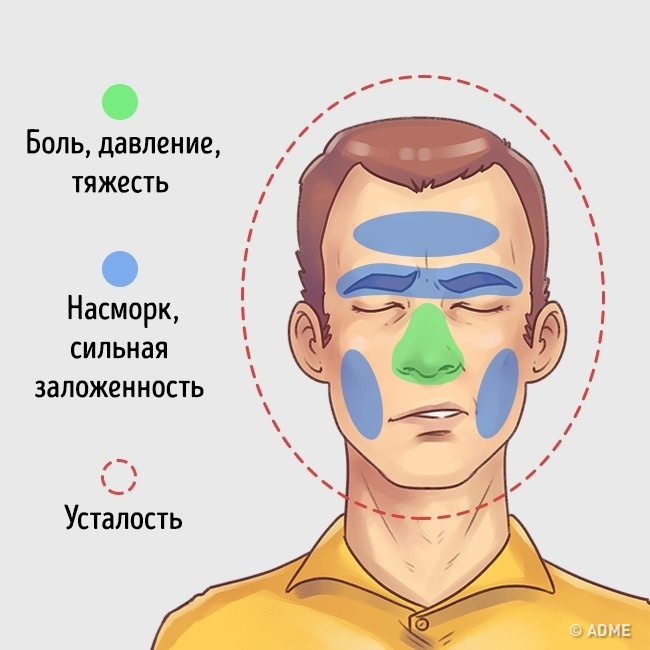
Головные боли мигрени — считаются сосудистыми по своей природе. Они могут быть как на одной стороне головы, так и занимают всю голову. Множество различных провокаторов может вызвать мигрень (диета, яркий свет, стресс, аллергия).

Наиболее распространенные симптомы, связанные с головной болью, которые испытывают пациенты с дисфункцией ВНЧС включают — боль в висках (височную), боль за глазами, боль в затылке (затылочную), боль в передней части головы (лобная часть) или давление вокруг головы. Основные проблемы с челюстями (нарушения в ВНЧС) часто игнорируются, и если это так, то лечение головной боли может не решить реальную проблему. В результате этого многие люди чрезмерно пристрастились к обезболивающим, что, в свою очередь, вызывает ещё большие проблемы со здоровьем.
Давайте, попробуем разобраться в этой проблеме с самого начала и понять почему это происходит?
Например, когда вы жуете, ваши челюстные мышцы сжимаются при сжатии. Ваша челюсть расположена так, что ваши верхние и нижние зубы совмещаются. Это называется вашей «окклюзией». Если ваша окклюзия снята из-за подвывиха или вывиха челюсти, то челюсть находится в постоянном напряженном положении. Со временем это неправильное положение приведет к нагрузке на окружающие мышцы, и в конечном итоге к боли. Эта упомянутая боль может проявляться через голову, шею, плечи, уши или глаза. Если эти окружающие мышцы становятся напряженными из-за неправильного прикуса, то головная боль и боль в височно-нижнечелюстном суставе усиливаются.
Большая часть этой боли исходит от мышц. Если ваши мышцы плохо функционируют из-за усталости от поддержки вывихнутым суставов, они вызывают боль. Вы можете понять это на примере чрезмерной тренировки в тренажерном зале. Вы не чувствуете никакой боли во время тренировки, но на следующий день у вас буквально всё болит. Тоже самое и для ВНЧС, только в этом случае боль проявляется не сразу.
Положение ВНЧС продиктовано тем, что наши зубы объединяются в прикусе. Так что, если ваш прикус неправильный, то ваш ВНЧС будет неправильно работать и от этого начнут постепенно страдать окружающие мышцы. Неправильное положение челюсти и напряжение окружающих мышц приводит к различным видам боли, в том числе и головным.
Если вы до сих пор страдаете от головных болей, то получите консультацию у челюстно-лицевого хирурга или нейромышечного стоматолога. Они, как никто, помогут решить эту проблему и объяснить о связи головной боли и ВНЧС.
Статья написана с использованием материалов:
University at Buffalo. “Study Suggests Tension Headache May Actually Be TMJD.” ScienceDaily, 14 May 2006.
Anderson GC, John MT, Ohrbach R, et al. Influence of Headache Frequency on Clinical Signs and Symptoms of TMD in Subjects with Temple Headache and TMD Pain. Pain. 2011;152(4):765-771.
Клиника боли синдрома болевой дисфункции височно-нижнечелюстного сустава
Синдром болевой дисфункции (СБД) височно-нижнечелюстного сустава включает ряд симптомов, которые появляются при нарушении функции жевательных мышц и височно-нижнечелюстного сустава.Считают, что у женщин СБД отмечается чаще, чем у мужчин.
Так, по нашим данным и наблюдениям L. Schwartz, J. Sheppard, S. Sheppard (1977), в лечебных учреждениях по поводу СБД лечатся 83—84 % женщин и 16—17% мужчин, т. е. женщины обращаются за помощью в 5 раз чаще, чем мужчины.
Приведенные статистические данные включают только тех пациентов, которые посещают лечебные учреждения. J. P. Smith (1976) провел аналогичные исследования на всех жителях района и установил, что заболевания височно-нижнечелюстного сустава у мужчин встречаются так же часто, как и у женщин. Из этого следует, что женщины при СБД височно-нижнечелюстного сустава обращаются за медицинской помощью значительно чаще, чем мужчины.
Необходимо учитывать, что на психоэмоциональное состояние женщин оказывают неблагоприятное влияние предменструальный синдром и климактерический период. Очевидно, сложившееся мнение о более частом поражении височно-нижнечелюстного сустава у женщин обусловлено более тяжелыми проявлениями этого заболевания у женщин.
По нашим наблюдениям, при БСД пациенты обращаются за медицинской помощью в различные сроки от начала заболевания. Этот период может колебаться от 1—2 дней до 5 лет. Наибольшее число больных обращается за медицинской помощью в сроки до 6 мес от начала заболевания. В день посещения врача 71—87 % пациентов предъявляют жалобы на боль в одной половине головы.
От 20 до 71,2 % пациентов отмечают ограниченную подвижность нижней челюсти, которая обычно сочетается с усилением боли при попытке широко открыть рот. У 29—66 % пациентов наблюдается щелканье в одном, иногда в двух суставах [Егоров П. М., Карапетян И. С, 1975; Sheppard J., Sheppard S., Green С. S., Lermann M. D., Sutcher H. D., Laskin M. D., 1969, и др.]. Привычный вывих возникает у 1,3 % больных, отклонение нижней челюсти в сторону при ее опускании книзу возникало у 39,3 %, а S-образные движения нижней челюсти при открывании рта обнаруживают у 10,3 % больных [Sheppard J., Sheppard S., 1977]. У 51,7 % больных заболевание начинается внезапно, а у 48,3 % оно развивается постепенно.
Боль чаще, чем другие симптомы, вынуждает пациента обратиться за помощью к врачу. У одних людей внезапно появляется резкая боль, ограниченное открывание рта, т. е. заболевание начинается с резкого спазма жевательных мышц. У других пациентов появлению боли предшествуют длительное щелканье в суставе, ограниченная или чрезмерная подвижность нижней челюсти и другие признаки, характерные для дисфункции височно-нижнечелюстного сустава. Щелканье, смещение нижней челюсти в сторону и другие симптомы дисфункции чаще наблюдаются у женщин в возрасте 30—50 лет и у мужчин в возрасте 20—30 лет (L. Schwartz).
Таким образом, в клинической картине болевого синдрома дисфункции височно-нижнечелюстного сустава можно выделить период дисфункции и период болезненного спазма жевательных мышц, который часто сопровождается ограничением подвижности нижней челюсти.
У некоторых пациентов в раннем периоде развития БСД отмечается транзиторная форма, во время которой наступает периодическое обострение и спонтанное прекращение болей и явлений дисфункции. Часто периоды обострения появляются во время эмоционального кризиса [Greene С. S., Lermann М. D., Sutcher Н. D., Laskin М. D., 1969].
Начало процесса с того или иного периода зависит, очевидно, от характера и силы раздражителя, действующего на жевательные мышцы, от реактивности и особенно от психоэмоционального состояния больного. В состоянии эмоционального напряжения у многих людей отмечается самопроизвольный, иногда длительный спазм жевательных мышц, вызывающий боль.
Часто боль возникает внезапно после сна или во время пережевывания твердой пищи, широкого открывания рта при приеме у врача-стоматолога или во время зевания. Нередко боль возникает после быстрых обширных, а иногда и незначительных изменений в окклюзии зубов. Если боль возникает после пробуждения, то обычно она бывает обусловлена бруксизмом—непроизвольным сокращением жевательных мышц во сне.
Появление боли в течение дня связано с конституцией и темпераментом человека, с предрасположением его к рефлекторному спазму жевательных мышц при их перегрузке или от различных внешних факторов. Известно, что тонус мышц имеет рефлекторную регуляцию. Если на мышцу действует чрезмерный раздражитель, то рано или поздно наступает ее спазм.
Спазм часто вызывает боль в мышце и изменение характера движений в суставе. Болезненный участок спазмированной мышцы называют иногда «курковой», или «триггерной», зоной. Из курковой зоны боль часто иррадиирует в соседние области лица и шеи и на область височно-нижнечелюстного сустава. Боль может возникать и в самом суставе. При дисфункции височно-нижнечелюстного сустава сместившийся диск или головка нижней челюсти оказывают давление на нервные окончания позади дисковой клетчатки или капсулы, вызывая боль в области сустава.
В других отделах сустава боль не возникает, так как испытывающие нагрузку хрящевые части суставной поверхности и диска лишены нервных окончаний.
Таким образом, у некоторых пациентов с жалобами на боль в области жевательных мышц и височно-нижнечелюстного сустава устанавливается четкая связь между причиной и следствием. Например, широкое открывание рта при зевании и откусывании большого куска пищи, во время приема у врача-стоматолога, т. е. широкое кратковременное или длительное открывание рта, вызывает боль и спазм жевательных мышц.
Другим, менее очевидным, фактором является подсознательная активность жевательных мышц — бруксизм, который пациент часто не замечает. Постоянная ноющая боль может локализоваться впереди наружного слухового прохода, за бугром верхней челюсти, в перед-ненижней половине латеральной крыловидной мышцы, соответственно передненижнему отделу височной или передневерхнему отделу жевательной мышцы. Иногда боль возникает у заднего брюшка двубрюшной мышцы и у нижнего полюса медиальной крыловидной мышцы.
В редких случаях она появляется в других отделах перечисленных мышц. Рефлекторная боль нередко возникает в верхней половине грудино-ключично-сосцевидной и в передненижнем отделе трапециевидной мышц. При спазме височной мышцы боль иррадиирует в ухо и висок. Боль в щеке часто бывает связана со спазмом жевательной мышцы. Боль, возникающая в крыловидных мышцах, иррадиирует 6 глотку. Иррадиация боли в язык отмечается при спазме двубрюшной и подбородочно-подъязычной мышц [Sicher Н., 1955].
Нередко боль появляется с одной стороны в области двух, трех или всех жевательных мышц. Одновременно возникает иррадиация боли в области лба, глазницы, шеи, плеча, предплечья и даже кисти на пораженной стороне. Иррадиация болей на другую половину головы и шеи встречается очень редко. Наблюдаемая у ряда больных постоянная мучительная, тупая боль усиливается при движениях нижней челюсти, во время приема твердой пищи, при попытках широко открыть рот или сместить нижнюю челюсть в сторону.
Боль лишает человека возможности принимать обычную пищу, иногда приводит к нарушению сна и ухудшению общего состояния больного. Устранение боли, существующей длительный период времени, является, пожалуй, самой важной, а иногда и очень сложной проблемой, возникающей перед врачом. Длительное существование болезненного спазма жевательных мышц обусловлено порочным кругом, при котором спазм жевательных мышц усиливает боль, а боль в свою очередь увеличивает спазм жевательных мышц.
W. К. Livingston (1943) образно сравнивает гармоничную деятельность жевательных мышц с игрой на патефоне. Если игла на патефонной пластинке выходит из своей борозды, то чем больше она стоит в ложном углублении, тем глубже становится ложный путь, который она сама создает, и тем труднее становится вернуть и удержать ее в правильном положении. В этих случаях необходимо как можно раньше разорвать возникший «порочный круг». Быстрее всего нам удавалось снять боль и спазм жевательных мышц при помощи блокады двигательных ветвей тройничного нерва слабым раствором анестетика без сосудосуживающих средств (по способу, предложенному П. М. Егоровым).
При рекомендуемом способе блокады не выключается чувствительная иннервация височно-нижнечелюстного сустава, осуществляемая в основном ушно-височным нервом. Это указывает на тот факт, что боль в области височно-нижнечелюстного комплекса возникает в результате спазма только жевательных мышц или нарушения функции нейромышечного механизма, контролирующего и осуществляющего движения нижней челюсти.
Постоянная боль, не прекращающаяся под действием поводимого лечения, нередко бывает связана с органическими изменениями в суставе или в мышцах, которые наступают при длительном существовании спазма мышц. У многих наших больных болезненный спазм жевательных мышц развился при нормальном прикусе и прекратился под действием проводимого лечения без ортопедических вмешательств, а иногда и спонтанно.
Это говорит о том, что для объяснения механизма появления боли нет необходимости во всех случаях ссылаться на изменения соотношения зубных рядов, хотя у некоторых больных быстрое изменение высоты прикуса или смещение челюстей в горизонтальной плоскости иногда приводит к появлению болей в жевательных мышцах. Однако часто боль совершенно отсутствует даже при резком понижении прикуса, например, при полной потере зубов, или большой деформации головок нижней челюсти, челюстей, зубных рядов, или при дефектах значительных участков челюстей, мышц, возникающих после различных патологических процессов, после травмы или хирургических вмешательств.
Следовательно, для появления болей необходим не один, а комплекс неблагоприятных факторов и предрасположенность человека к развитию болезненного спазма жевательных мышц. Чаще всего это наблюдается у лиц психически неуравновешенных, с явлениями психастении.
Важные сведения для определения диагноза синдрома болевой дисфункции височно-нижнечелюстного сустава получают при тщательной пальпации жевательных мышц, мышц шеи, дна полости рта и височно-нижнечелюстного сустава. Пальпация позволяет определить расположение болезненных участков в области сустава или мышц и подтвердить или отклонить воспалительные, дегенеративные и другие заболевания височно-нижнечелюстного сустава.
Синдром болевой дисфункции височно-нижнечелюстного сустава у 81 % пациентов сопровождается пальпаторной болью жевательных и шейных мышц. У 84 % пациентов определяют боль в латеральной крыловидной мышце.
—Пораженный участок латеральной крыловидной мышцы обычно располагается у переднего края в области прикрепления ее к наружной пластинке крыловидного отростка основной кости.
Иногда отмечается боль у заднего края латеральной крыловидной мышцы в области прикрепления ее к крыловидной ямке мыщелкового отростка. В жевательной мышце часто определяют боль при пальпации верхней половины переднего края жевательной мышцы, непосредственно у места прикрепления ее к скуловой кости. Иногда участок болезненного спазма жевательной мышцы располагается в средней трети, у заднего края глубокой порции или в области нижней половины жевательных мышц.
Болезненный участок нередко находят в передненижнем отделе височной мышцы над скуловой костью или вдоль прикрепления височной мышцы к внутренней поверхности венечного отростка и ветви нижней челюсти. Нередко спазм возникает в области нижнего полюса медиальной крыловидной мышцы.
В ряде случаев одновременный спазм отмечается в двух, в трех или во всех жевательных мышцах с одной стороны. Иногда появляется спазм и боль в одной, чаще в латеральной крыловидной или в собственно жевательной мышце. У таких пациентов удается прощупать ограниченный напряженный болезненный участок жевательной мышцы.
Интенсивность боли
Следует отметить, что интенсивность боли не зависит от количества пораженных мышц. Иногда спазмированный участок, расположенный, например, в одной жевательной мышце, вызывает резкую боль, иррадиирующую в висок, в ухо, в шею. В то же время возможно появление спазма в трех или четырех жевательных мышцах, без резких самопроизвольных болей. В ряде случаем боль отсутствует при приеме пищи и умеренном открывании рта до 2—3 см между резцами. У таких пациентов удается определить болезненный участок только при помощи пальпации мышц.Кроме жевательных мышц, часто появляется рефлекторный болезненный спазм в области переднего края верхней трети грудино-ключично-сосцевидной мышцы, в заднем отделе двубрюшной мышцы у места ее прикрепления к сосцевидному отростку и в передненижнем отделе трапециевидной мышцы.
В редких случаях наблюдается пальпаторная боль в области мышц дна полости рта (у трех больных с длительным периодом существования боли — 2—3—5 лет мы отмечали временную — 5—8 дней резкую гиперестезию кожи над жевательной и височной мышцами). Даже легкое прикосновение к этим участкам кожи вызывало резкую приступообразную боль в мышцах.
Как мы уже отмечали, постоянная боль, не прекращающаяся под действием блокады и других способов лечения, нередко бывает связана с органическими изменениями в мышцах, которые, вероятно, наступают при длительном существовании спазма. Все это говорит о том, что пациентов с синдромом болевой дисфункции височно-нижнечелюстного сустава нельзя рассматривать как одну гомогенную группу даже в том случае, если они имеют одинаковые клинические проявления.
У многих больных одновременно с появлением боли уменьшается подвижность нижней челюсти. Часто вместо нормального открывания рта (46—56 мм) рот открывается от 5 до 15—25 мм между резцами. Дальнейшее опускание нижней челюсти из-за появления резких болей становилось практически невозможным. Наступает также ограниченное движение нижней челюсти вперед и в стороны. В редких случаях незначительное сведение челюстей может сочетаться с интенсивной или с небольшой болью.
Иногда, наоборот, наблюдается резкое сведение челюстей при полном отсутствии болей или на фоне слабой боли в области одной или нескольких жевательных мышц. Все симптомы синдрома болевой дисфункции височно-нижнечелюстного сустава обычно обратимы, однако у ряда больных мы наблюдали стойкое ограничение подвижности нижней челюсти во всех направлениях.
Одними из характерных объективных признаков синдрома болевой дисфункции височно-нижнечелюстного сустава являются отклонение нижней челюсти в сторону, S-образные движения или чрезмерное смещение нижней челюсти вперед при открывании рта. С этого нередко начинается синдром болевой дисфункции височно-нижнечелюстного сустава. Иногда отмечается чередование периода болезненного спазма жевательных мышц с периодом безболевой дисфункции височно-нижнечелюстного сустава, которая может сохраняться длительное время. В этих случаях больные часто обращаются к врачу с жалобами только на щелканье в височно-нижнечелюстном суставе.
По наблюдениям И. С. Рубинова (1965), J. Schwartz (1959), шум в суставе при движениях нижней челюсти отмечается в основном у молодых пациентов. J. Campbell (1958) с этим не согласен. По его наблюдениям, шум в суставе чаще возникает у пожилых людей. По нашим наблюдениям, шум в височно-нижнечелюстном суставе возникает одинаково часто и у молодых, и у пожилых людей. Не все виды шума можно установить по слуху.
Трение или шорох в суставе нередко удается определить пальпаторно или при помощи аускультации. Иногда и эти способы не позволяют обнаружить пораженную сторону. Известно, что кости черепа хорошо проводят звук, поэтому шум, возникающий в одном суставе, может выслушиваться с двух сторон.
В этих случаях регистрация шума при помощи осциллографа позволяет безошибочно установить пораженную сторону. G. Axhausen (1934) считает, что крепитация и трение возникают только в нижнем шарнирном этаже сустава, а щелканье — в верхнем скользящем отделе сустава. Hupfauf V. утверждает, что шум в суставе является самым частым симптомом, который появляется в височно-нижнечелюстном суставе при различных патологических процессах. Bottger и Osing Щит. по Weiskopf J., 1964] наблюдали шум в суставе у 93 % пациентов с заболеваниями височно-нижнечелюстного сустава.
Очевидно, любой шум в суставе следует рассматривать как один из ранних признаков патологии. Нередко другие симптомы отсутствуют или, например боль в жевательных мышцах, определяются только при пальпации. Часто шум в суставе предшествует появлению мышечной боли. Иногда отмечается периодическая смена шума в суставе болью, а последняя — вновь шумом.
В заключение необходимо отметить, что для синдрома болевой дисфункции височно-нижнечелюстного сустава характерными симптомами являются боль в жевательных мышцах, усиливающаяся при движениях нижней челюсти, ограничение подвижности нижней челюсти, щелканье в суставе и отклонение нижней челюсти в сторону или вперед при открывании рта, боль при пальпации мышц, поднимающих нижнюю челюсть.
Обнаружение одного или различных комбинаций этих симптомов должно насторожить врача в отношении синдрома болевой дисфункции височно-нижнечелюстного сустава.
П.М. Егоров, И.С.Карапетян
Опубликовал Константин Моканов
Дифференциальная диагностика болей височно-нижнечелюстного сустава
Синдром болевой дисфункции височно-нижнечелюстного сустава (СБД) имитирует многие заболевания сустава, окружающих его органов и тканей, различные поражения полости рта, лица и шеи.Поэтому, вероятно, многие пациенты с СБД ходят от одного врача к другому в поисках облегчения от головных болей и болей в области шеи, от «артрита» и «невралгии» различных ветвей тройничного нерва.
Нередко даже компетентный специалист, не найдя каких-либо органических изменений, принимает ее за боль психогенного происхождения.
Указанные диагнозы иногда не соответствуют действительности и, следовательно, не раскрывают истинного смысла многих заболеваний, связанных с височно-нижнечелюстным суставом, затрудняют поиска эффективных методов лечения.
По наблюдениям ряда авторов [Рабухина Н. А., 1966; Schwartz L., 1959; Schwartz L., Chayes С, 1969, и др.] и нашим данным, более чем у 90 % людей патологические явления в области височно-нижнечелюстного сустава не имеют ничего общего с воспалительными процессами этого сочленения. Весьма видное место при этом занимают различные дисфункции и болезненный спазм отдельных участков жевательных мышц [Егоров П. М., Карапетян И. С, 1975; Schwartz L., 1959].
Частое появление болей в области лица, челюстей и языка, многообразие причин, вызывающих эти боли, и большое число диагностических ошибок диктуют необходимость подробного обсуждения вопросов, касающихся дифференциальной диагностики СБД височно-нижнечелюстного сустава.
Мы провели анализ диагностических ошибок СБД височно-нижнечелюстного сустава у 228 больных, в том числе у 42 мужчин и 186 женщин в возрасте от 16 до 76 лет. Сопоставление диагнозов направивших лечебных учреждений с диагнозом, установленным в клинике, показало, что вместо СБД височно-нижнечелюстного сустава в направлениях были указаны следующие неправильные диагнозы: у 50 % больных — артрит височно-нижнечелюстного сустава, у 10,9 % — невралгий различных ветвей тройничного нерва, у 9,1 %—хронический артрит, у 6,4 % — артроз височно-нижнечелюстного сустава, у 3,6 % — артрозо-артрит височно-нижнечелюстного сустава, у 8,4 % были указаны такие диагнозы, как заболевание височно-нижнечелюстного сустава, мышечный спазм, щелкающий нижнечелюстной сустав, ограниченное открывание рта, паротит, затрудненное прорезывание нижнего зуба мудрости и др. У 11,6 % больных в направлении диагноз не был указан.
Как выяснилось из анамнеза, многим больным Длительное время проводилось нерациональное лечение. В полость височно-нижнечелюстного сустава многократно вводили эмульсию гидрокортизона ацетата, антибиотики и другие медикаменты, не показанные при СБД височно-нижнечелюстного сустава.
В ряде случаев после такой терапии возникала деструкция головки нижней челюсти, что приводило к еще большему нарушению функции сустава и к усилению болей. Ряд больных с СБД височно-нижнечелюстного сустава вследствие ошибочной диагностики длительное время получали лечение якобы по поводу невралгии тройничного нерва медикаментозными средствами, новокаиновыми блокадами или алкоголизацией чувствительных ветвей тройничного нерва. У этих больных нередко возникали явления неврита, что в значительной степени ухудшало состояние больного и прогноз заболевания.
Таким образом, существует определенная недооценка роли и значения дисфункции височно-нижнечелюстного сустава в происхождении лицевых болей. Причина этого, как нам кажется, заключается прежде всего в том, что при многих заболеваниях лица, полости рта, челюстей, зубов, языка, шеи и других органов отмечается иррадиация болей в область височно-нижнечелюстного сустава и жевательных мышц.
Со всеми этими заболеваниями приходится дифференцировать СБД височно-нижнечелюстного сустава. Клиническая картина СБД и ряда сходных заболеваний (синдром Сладера, Сикара и др.) часто бывает настолько неясной и запутанной, что для оценки отдельных симптомов требуется большой клинический опыт.
Кроме того, следует отметить, что изменение функции нижней челюсти возникает при поражении любого звена сложного височно-нижнечелюстного комплекса. Так, ограничение подвижности нижней челюсти, как правило, развивается при артритах височно-нижнечелюстного сустава, при абсцессах и флегмонах околоушно-жевательной, височной областей, крыловидно-челюстного парафарингеального пространства, челюстно-язычного желобка и при остеомиелите ветви нижней челюсти.
Сведение челюстей является одним из признаков затрудненного прорезывания нижнего зуба мудрости, периостита нижней челюсти в области нижних больших коренных зубов, а также симптомом злокачественных новообразований, развивающихся в области ветви нижней челюсти, жевательных мышц и в области височно-нижнечелюстного сустава. Ограниченное открывание рта возникает при ушибе мягких тканей сустава или жевательных мышц.
Травма и воспалительные процессы в области сустава и мягких тканей, окружающих ветвь нижней челюсти, иногда приводят к образованию рубцов, которые длительное время могут ограничивать открывание рта. Большие функциональные нарушения отмечаются при переломе в различных отделах нижней челюсти, в особенности в области ветви и ее мыщелкового отростка.
Ограничение подвижности нижней челюсти нередко возникает после мандибулярной анестезии. Это связано со значительной травмой иглой волокон височной, внутренней, наружной, а иногда и жевательной мышц, с повреждением иглой сосудов, с последующим образованием гематомы.
Диагностические трудности часто увеличиваются в связи с тем, что не всегда удается выяснить каузальный генез СБД височно-нижнечелюстного сустава. На фоне перечисленных объективных неблагоприятных факторов появлению диагностических ошибок в значительной степени способствует также недостаточное знакомство врачей с вопросами клиники и лечения СБД.
Сведения о них до сих пор отсутствуют не только в учебниках и руководствах по стоматологии [Курляндский В. Ю., 1977; Гаврилов Е. И., Оксман И. М., 1978; Дунаевский В. А., 1979, и др.]. но и в специальных монографиях, касающихся заболеваний височно-нижнечелюстного сустава [Рабухина Н. А., 1966; Гинали В. Н., 1966, и др.], невралгии тройничного нерва [Штернберг О. А., 1961, Ерохина Л. Г., 1973; Карлов В. А., Савицкая О. Н., 1980; Смирнов В. А., 1976, и др.]. Следовательно, многие практические врачи лишены возможности познакомиться с клиникой и дифференциальной диагностикой СБД височно-нижнечелюстного сустава.
Для СБД височно-нижнечелюстного сустава характерна многообразная симптоматика. Поэтому при обследовании больного нельзя упускать из вида состояние центральной нервной системы, височно-нижнечелюстного сустава, органов полости рта, окклюзии зубов и прежде всего состояние жевательных мышц. Без тщательного обследования функции жевательных мышц трудно установить правильный диагноз и составить план лечения.
В клинической картине СБД можно выделить периоды: 1) дисфункции, 2) болезненного спазма жевательных мышц и 3) выздоровления или длительного течения. В последнем случае отмечается периодическая смена первого и второго периодов или длительная болезненность жевательных мышц. В первом периоде определяют щелканье и подвывих в суставе, смещение нижней челюсти вперед или в сторону при открывании рта.
Этот период иногда самопроизвольно заканчивается выздоровлением или продолжается длительное время. Нередко он сменяется вторым периодом, при котором появляются ограничение движений нижней челюсти и боль в отдельных участках височной, жевательной, латеральной и медиальной крыловидных мышц.
Обычно боль усиливается при движениях нижней челюсти. У некоторых больных возникает рефлекторный болезненный спазм трапециевидной мышцы, а также верхнего отдела грудиноключично-сосцевидной мышцы. Боль нередко иррадиирует в ухо, затылок, шею, плечо и даже в кисть на больной стороне.
Итак, СБД височно-нижнечелюстного сустава можно диагностировать на основании обнаружения при пальпации участков болезненного спазма жевательных мышц, ограниченной подвижности нижней челюсти и симптомов ее дисфункции. Контролем правильности установленного диагноза служит блокада двигательных ветвей тройничного нерва у подвисочного гребня по способу Егорова. Она снимает мышечный спазм, вследствие этого прекращается боль и улучшается подвижность нижней челюсти.
Этиологическими факторами дискоординации сокращений и болезненного спазма мышц, по-видимому, могут быть такие состояния, как эмоциональное напряжение, парафункции, бруксизм, изменение прикуса, дефекты зубных рядов, нераспознанные или не полностью репанированные переломы скуловой кости, дуги и венечного отростка, головки или шейки нижней челюсти.
В результате этого может возникнуть нефизиологическое напряжение элементов сустава, жевательных мышц, появляются признаки их перегрузки и дисфункции. Выявление этиологических моментов в возникновении заболевания имеет важное значение для составления плана лечения.
Дифференциальную диагностику обычно проводят в двух направлениях: с различными заболеваниями височно-нижнечелюстного сустава и с лицевыми болями. Наиболее трудной является дифференциальная диагностика с лицевыми болями. Боль является симтомом многих заболеваний клетчатки, мышц, зубов, ушей, суставов, полости рт.а, околоносовых пазух, слюнных желез и других органов лица.
Синдром болевой дисфункции височно-нижнечелюстного сустава необходимо дифференцировать с невралгией ушно-височного нерва (синдром Фрея), барабанного нерва (синдром Рейхерта), языкоглоточного нерва (синдром Сикара), крылонебного узла (синдром Сладера), носоресничного нерва (синдром Шарлена), коленчатого узла, синдромом шиловидного отростка, височным артериитом, шейным остеохондрозом, острым гнойным артритом, остеоартритом (деформирующий артроз) височно-нижнечелюстного сустава.
П.М. Егоров, И.С.Карапетян
Опубликовал Константин Моканов

