Защемление в позвоночнике болит живот – Защемление нерва болит живот | Лечение ног
Защемление нерва болит живот | Лечение ног
Ущемление нерва всегда сопровождается сильной болью. От спинного мозга, находящегося в позвоночнике отходят спинномозговые корешки, которые соединяются в периферические нервы, расходящиеся по всему телу. Благодаря им человек чувствует каждую мышцу и каждый орган.
Если нерв ущемляется возникшим новообразованием, поврежденной мышцей или дефектом позвонка, ощущаются сильные боли. Более выражены они непосредственно в месте защемления, но отразиться могут в любой области, которую они иннервируют. Амплитуда движения ограничивается, в месте защемления может появиться участок мышечного напряжения.
При защемлении нерва в шейном отделе позвоночника может нарушиться работа вестибулярного аппарата.
Определить по жалобам пациента защемление нерва в пояснично-крестцовом отделе возможно не всегда.
Признаки патологии:
ограничение активных движений туловища в поясничном отделе; боли, появляющиеся при нахождении в вертикальном положении; резкие стреляющие болезненные ощущения, которые возникают при неосторожных движениях, причем в разных плоскостях; чувствительность кожи в области поясницы увеличивается, прикосновения к ней болезненны; слабость в нижних конечностях; расстройства мочеиспускания; боли при дефекации и склонность к запорам.
Характер боли может быть постоянный или временный, выраженность различной степени.
Иногда проявление болезненности можно связать с определенными факторами: перегрузкой, переохлаждением, но в некоторых случаях она появляется беспричинно.
Больной старается принять такое положение, при котором болезненность беспокоит меньше – возникают кифоз, сколиоз и лордоз – антологическая установка против боли.
Эти состояния являются осложнениями остеохондроза. Кифоз – изгибание позвоночника назад, сколиоз – в правую или левую сторону, лордоз – изгибание вперед.
Причины защемления нерва в пояснице делятся на первичные и вторичные.
К первичным относятся врожденные аномалии позвоночника.
Ко вторичным причисляют следующие причины:
травматизация; переохлаждение; чрезмерные физические нагрузки; пониженная или повышенная двигательная активность; стрессовые факторы; интоксикации; внедрение болезнетворной флоры; нарушение в работе обменной системы – например, аденома гипофиза, сахарный диабет; опухоль.
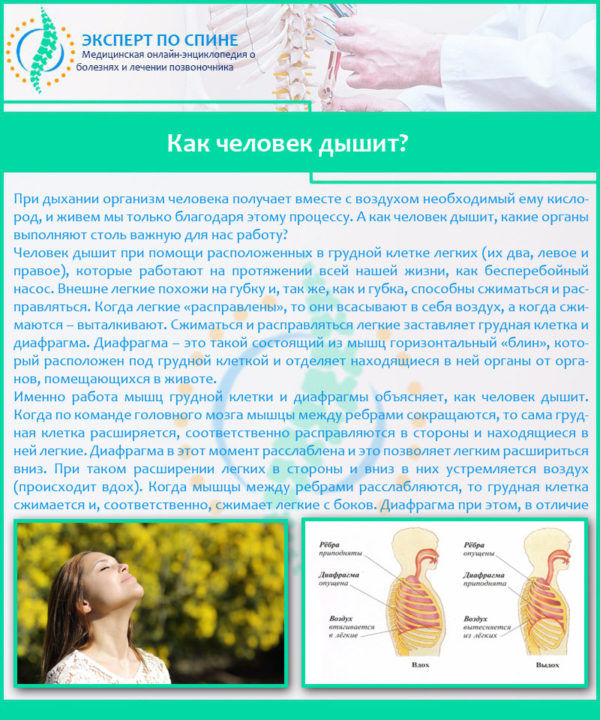
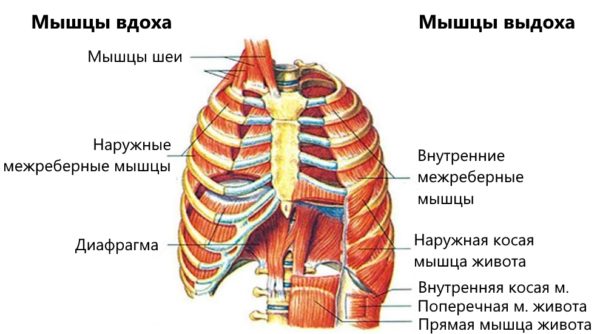
Наиболее часто защемление нервов в области поясницы вызывает остеохондроз поясничного отдела, в том числе и ущемление одного из самых крупных нервов человеческого организма, седалищного.
Чаще всего нарушение работы нервных волокон вызывает появление грыжи. Остеохондроз провоцирует возникновение хрупкости фиброзного кольца, при его разрывах выпячивается студенистое ядро. Грыжа диска или протрузия давят на корешок, вследствие чего происходит ущемление нерва в пояснице.
Боли в пояснице являются симптомами ишиаса – воспаления седалищного нерва – или пояснично-крестцового радикулита. Пациенту приходится занимать вынужденное положение тела, боли могут отдаваться в низ живота, промежность, бедро, голень и даже пятку.
Может быть и такое, что болезненные ощущения вызваны не защемлением нервов, а проявлением иных заболеваний. Симптомы защемления поясничного нерва во многом напоминают воспалительные процессы в органах малого таза.
Вне зависимости от факторов, которые
stopa-info.ru
Защемление в позвоночнике болит живот
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Шейный отдел позвоночника является важным строением человеческого организма. Если по каким-то причинам в его области возникают боли и другие неприятные симптомы, важно посетить доктора, чтобы определить причину их появления и пройти нужное лечение. При патологиях шеи специалисты назначают носить ортез на шейный отдел позвоночника. Сколько его носить также определяет врач.
Что собой представляет отдел шеи в позвоночнике?
Шейный отдел находится в самом верхнем отделе позвоночного столба человека. В его составе имеется семь позвонков, которые имеют переход между собой. Он имеет физиологический изгиб, который своим видом напоминает букву С.
Строение шейного отдела даёт возможность человеку двигать шеей в разные стороны, наклонять и поднимать голову.
Поперечный отросток каждого шейного позвонка имеет отверстия и переход с позвоночными артериями, которые снабжают ствол мозга, мозжечку, затылочные доли больших полушарий кровью.
Если строение шеи становится нестабильным, появляется грыжа, которая сдавливает позвоночную артерию. Такое защемление приводит к тому, что человек чувствует боль, а также недостаточно снабжаются кровью указанные выше отделы головного мозга человека. Больной начинает жаловаться, что у него кружится и болит голова, темнеет в глазах, шатается походка, иногда даже нарушается речь. Такие симптомы проявляются при вертебробазилярной недостаточности.
Верхний шейный позвонок (атлант или аксис) имеет строение, которое отличается от остальных позвонков. Анатомия верхних позвонков позволяет человеку делать поворот и наклон головы.
Причины появления болей в шейном отделе
Болезненность в области шеи сигнализирует о появлении механической проблемы, которая возникла в шейном отделе позвоночника. Иногда боль может говорить о системной болезни. Боли могут быть сильными, но часто пропадают через пару недель. Иногда болезненность в шее наблюдается более восьми недель. Позвоночник образован так, что боли от него могут отдавать в руку.
Причины, из-за которых появляется боль в области шейного отдела позвоночника:
- развитие остеохондроза или остеоартроза отделов позвонка;
- повреждение шейных мышц и позвоночных связок;
- износ межпозвоночных суставов и дисков;
- защемление нервных окончаний, позвонка С5;
- грыжа межпозвоночных дисков С5 — С6, а также С6 — С7. Чаще всего страдает диск С5.
- получение травмы, образование опухолей, метастаз при раке;
- мышечное перенапряжение, переохлаждение, неудобное положение при сне, большая физическая нагрузка.
Описанные причины нуждаются в срочной терапии. Защемление нуждается в применении такого лечения, как магнитотерапия и электрофорез. Лечить симптомы патологий нужно вместе с проведением гимнастики. Упражнения в индивидуальном порядке определяются врачом.
Межпозвоночные грыжи
Грыжа в межпозвонковом диске провоцирует появление болезненности в области плеча. Защемление нервных корешков вызывает боли в плечах и руках.
Дисковая грыжа в некоторых ситуациях вызывает нарушение функционирования нерва, из-за чего снижается рефлекторная активность, чувствительность и мышечная сила.
Стеноз спинно-мозгового канала
При такой болезни происходит компрессия спинного мозга. К сужению приводят выпирающие диски, костные шипы, утолщение спинальных связок. Когда повреждается спинной мозг, болезненность не всегда возникает. Пациенты чувствуют такие симптомы, как онемение конечностей, слабость и нарушение функций органов малого таза.
Спазм мышц
Если сделать резкий ротационный поворот шеи произойдёт спазм в мышцах. Такое явлен
lebedushkca.ru
Может ли болеть живот от позвоночника? Как лечить такой дискомфорт?
Заболевания позвоночника широко распространены в обществе двадцать первого века. Они часто сопровождаются болью в спине, которая мешает вести привычный образ жизни людям самого разного возраста и ограничивает возможности в их каждодневных делах. Желая от этого избавиться, они стараются найти решение проблемы у врача.
Бывает так, что болевые ощущения исходят не от пораженных органов. Часто дело в позвоночнике: именно он — источник боли и первопричина дискомфорта.
Часто люди отмечают, что неприятные ощущения появляются не только в спине. Они распространяются и на другие части организма. Как правило, они считают, что если болит позвоночник – то болеть должен ещё живот.
В итоге возникают проблемы с тем, чтобы определить происхождение патологии, поскольку боль в области живота – симптом множества болезней. Болит живот из-за позвоночника или нет – на это сможет ответить лечащий врач и то – после тщательного обследования.
Может ли болеть живот от позвоночника
Когда у пациента врач диагностирует развитие нескольких заболеваний, то он должен уделить особое внимание тому, чтобы определить первопричину проблемы.
В этой статье ответим на вопрос, может ли болеть живот от позвоночника. Кроме того, выясним почему такое происходит, а также как от этого избавиться.
Вкратце про боль
Каждому в мире знакомо чувство боли в животе. Оно, как правило, появляется из-за употребления неправильной пищи. В большинстве случаев каждый знает, что требуется сразу же сделать – просто принять таблетку какого-нибудь препарата против боли, а затем – чуть полежать.
Но не все знают, как им быть, когда болит не только живот, но и спина. Им неизвестно, какие могут быть осложнения. Кроме того, им неведомо то, к кому все же лучше обратиться.
Кое-что выделить стоит сразу же – болевой синдром в животе не всегда появляется только лишь из-за патологий, связанных со спиной. Они также возникают из-за неправильного функционирования внутренних органов. От такого потом одинаково сильно страдают спина и живот. Такую боль врачи обычно называют отражённой, или иррадиирующей.

Боли в области живота – самый неприятный симптом развития различных болезней позвоночника
Если больной чувствует недомогание, ему следует просить срочной консультации с врачом, который определит первопричину боли в животе, а также сможет назначить подходящий курс лечения.
Важно! Поводов для боли в спине и в области живота – очень много, уж поверьте.
Видео — О болях в животе и в спине
Причины
Чтобы понять, почему у человека болит живот, сначала требуется проанализировать состояние внутренних органов и сравнить развитие патологий позвоночника с развитием других болезней. Главное в этом деле — поиск особенностей.
Как правило, дело в нервной регуляции, а точнее в её нарушении при возникновении любых изменений, которые касаются внутренних органов. Это не редкость среди болезней позвоночника. Как правило, в ходе их развития нервные корешки пережимаются, а импульсы, направленные от головного мозга, с перебоями доходит до конечных точек – внутренних органов.
Если говорить об инфекционных заболеваниях, как о первопричинах боли в животе, то такого рода ощущения появляются при следующих болезнях.
- Остеохондроз.
- Межпозвоночные грыжи.
- Остеоартроз.
- Спондилез.
- Компрессионный перелом позвоночника.
- Радикулит.
- Различного рода травмы.
- Доброкачественные и злокачественные опухоли.
Обнаружение вышеперечисленных болезней имеет первостепенную важность в ходе диагностики.

Причины боли в животе весьма разнообразны
Лишь постоянство поражения нервов становится основной причиной выраженных изменений в функциональности органов, а также проявления боли. Патологии позвоночника становятся еще опаснее при обнаружении связи (прямой или косвенной) с второстепенными факторами. Получается, что при дискомфорте в животе требуется учесть возможный риск возникновения у больного следующих состояний.
- Появление недугов, связанных с кишечником и прочими органами пищеварительного тракта.
- Проблемы с функционированием органов мочевыделения.
- Неправильная работа органов дыхания.
- Проблемы по мужской/женской части (половые органы не работают должным образом).
- Недуги, проявившиеся после хирургических операций.
- Инфекционные болезни.
Помимо всего прочего, есть и другие причины боли в позвоночнике, которая иррадиирует в брюшную полость. Как правило, она возникает по причине приема:
- наркотических средств;
- алкоголя;
- препаратов железа;
- гормональных средств;
- антибиотиков.
Обратите внимание! Причину боли и дискомфорта в животе возможно выявить лишь после осмотра со стороны лечащего врача и прохождения обследования.
Теперь расскажем подробнее о других болезнях, которые становятся причиной стремительного развития дискомфорта в животе, а также в спине.
Язва желудка
Если у больного выявляется боль в области желудка и в спине – это наиболее явный признак развития язвы желудка.
Обычно боль при язве развивается быстро и, что следует отметить, внезапно. Как правило, появляется она после приема пищи.

Язва желудка – одна из частых причин боли в животе
Помимо боли, у больного проявляются следующие симптомы:
- изжога;
- отрыжка с появлением кислого запаха;
- рвота.
Больному требуется срочная помощь со стороны врачей в следующих случаях:
- больной, боясь даже шелохнуться, поджимает свои ноги как можно ближе к туловищу;
- у больного резкая и невыносимая боль, которая «опоясывает» его живот, а ощущения напоминают «удары кинжалом»;
- живот больного приобретает «доскообразный» вид по причине перенапряжения мышц.
Всё это – признаки острой формы язвы, которая имеет все шансы перейти в перитонит.
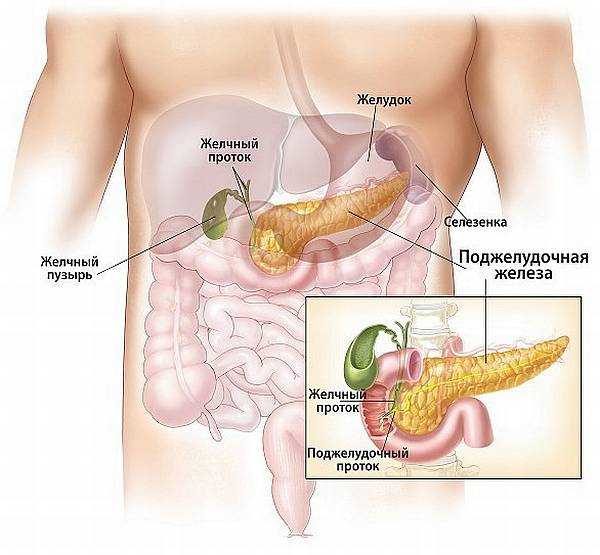
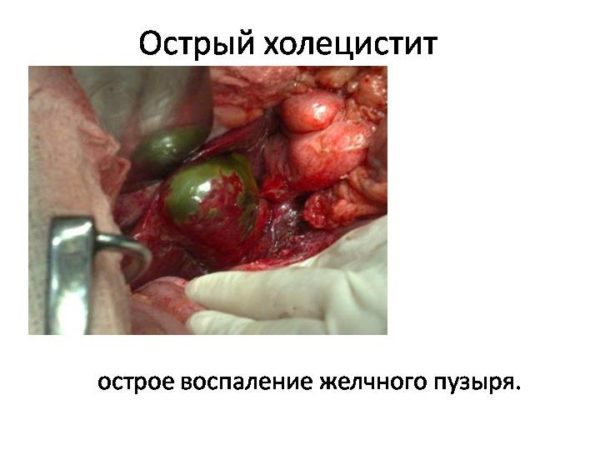
Острый холецистит
Острый холецистит – болезнь желчного пузыря, при котором происходит его воспаление. У больного возникают неприятные ощущения, которые больше напоминают внезапные приступы или даже схватки.
Причинами их возникновения служат следующие факторы:
- жирная пища или фастфуды;
- неправильное выполнение физических упражнений.
Обратите внимание! Болит, как правило, справа в области живота. Особенно остро ощущения проявляются под ребрами.
Острый холецистит поражает и спину, и живот
Боль иррадирует в область ключицы и позвоночника. Кроме того, больной жалуется на горечь во рту и рвоту желчью.
Чтобы выяснить, является ли острый холецистит первопричиной всему этому, врачу достаточно подтвердить наличие лишь двух признаков болезни. Они специфичны и оттого это облегчает поиски.
Данными признаками являются следующие симптомы.
- Симптом Кера. Для его определения врачу требуется провести пальпацию живота. Особое внимание уделяется области, где располагается желчный пузырь. Затем пациенту нужно сделать глубокий вдох. При таком недуге у больного сильно болит под правым подреберьем.
- Симптом Грекова-Ортнера. Чтобы его определить, врач делает ребром ладони короткие, но частые постукивания. Делать это он должен справа. Траектория движения должна проходить по дуге ребра. Если имеется острый холецистит – в таком случае возникает боль.
Если острый холецистит обнаруживается, то больного отправляют в срочном порядке в стационар. Там и начнётся его лечение. Возможно даже такое, что потребуется проведение хирургической операции.
Колики в печени
Если в ходе диагностических процедур в желчном пузыре больного врач обнаруживает камни, то с высокой вероятностью можно утверждать о возможности появления приступов колики. Они появляются из-за их движения.
Неправильное ведение диеты, физические нагрузки, мытье волос с опрокинутой вниз головой – все это может стать причиной неприятных ощущений.

Колики – неприятный симптом болезней печени
Характер развития коликов стремительный. Они иррадируют дальше правого подреберья – в область спины, а также ключиц и лопаток.
«Спутниками» у них выступают рвота и тошнота.
Приём лекарственных средств, таких как «Дротаверин», «Дюспаталин», «Но-шпа» чаще всего помогает облегчить неприятную боль.
Стоит отметить, что у больного желтеет кожа, а моча приобрести темные цвета. Это – веский повод для консультации с врачом.
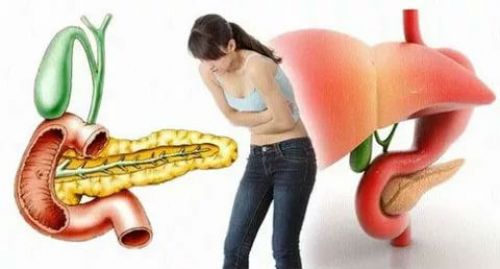
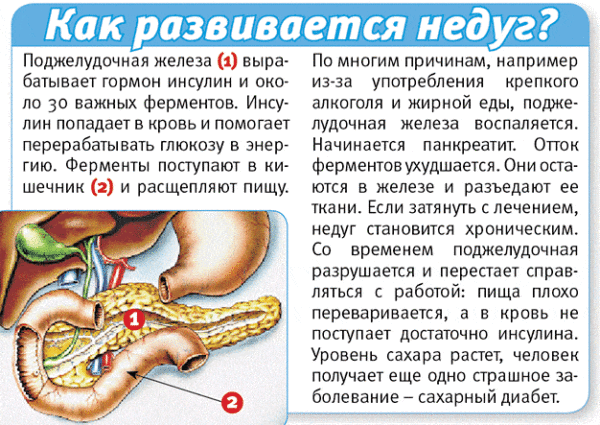
Панкреатит
Панкреатит – инфекционное заболевание, при котором у больного воспаляется поджелудочная железа. Оно развивается быстро и, что главное, – внезапно.
Поджелудочная железа болит сильно, при приступах боль острая. Распространяется она на спину, создавая своеобразное «кольцо». В нем все «болит насквозь».
Болевые ощущения, как правило, неуёмные и от них тяжело избавиться даже при помощи лекарств.

Панкреатит доставляет много проблем больному
Панкреатит сопровождается многократной рвотой, которая, однако, не облегчает боль. Кроме того, общее состояние больного ухудшается. Его артериальное давление постоянно низкое, а уровень интоксикации организма многократно возрастает.
При острой форме панкреатита больному следует немедленно лечь в больницу с целью начать комплексное лечение.
Болезни мочевыделительной системы
При отсутствии симптомов остеохондроза, но болях в пояснице, нужно проверить почки и определить, поражены ли они или нет.
Например, гломерулонефрит и пиелонефрит – болезни почек, которые известны частыми ноющими болями в спине, а в особенности – ниже рёбер. Боль, как правило, постоянная, её трудно унять. Более того, она становится еще сильнее при покачивании в процессе бега или езды (так называемый симптом Пастернацкого).
Имеются и другие трудности.
- Цвет мочи меняется, приобретает мутный или кровянистый оттенок.
- В ходе мочеиспускания у больного сильно болит и жжется.
- Резко повышается температура тела.
Такого рода расстройства проявляются при всевозможных недугах, связанных с мочевыводящими путями. Самая распространённая болезнь – цистит (ранее уже шла речь о холецистите).
Мочевыделительная система – крайне уязвимая система органов человека
Помимо вышеперечисленных симптомов, есть ещё два:
- ощущение неполного опорожнения мочевого пузыря;
- трудности, связанные с выделением мочи.
За счет характерных признаков даже малограмотный в медицине человек сможет отличить такого рода заболевания от патологий позвоночника.
Гинекологическая патология
Если женщина жалуется на боли внизу живота и в спине, то врачи стараются в первую очередь проверить, поражены ли половые органы и насколько сильно, а при отсутствии таких проблем – ищут другие причины.

У женщин бывают особые случаи, при которых болит живот
Если воспалительные процессы обнаруживаются в половых органах, то возможно развитие двух болезней — аднексита и эндометрита. Они, как правило, протекают либо остро, либо хронически. В любом случае – у них обоих имеются выраженные симптомы.
- Опасные выделения из влагалища.
- Менструальный цикл сбивается.
- Трудности с тем, чтобы зачать ребенка.
Острый коронарный синдром
Бывают редкие случаи, в которых дискомфорт в области живота и спины появляется по причине проблем с органами, которые не располагаются там. Например, таким органом можно назвать сердце.
Острый коронарный синдром, возникающий при инфаркте или ишемии, которая охватила задненижнюю стенку миокарда, может служить одной из причин такого рода боли. Она есть в грудной клетке, за ней, а также в области эпигастрия.

Сердце – орган, который непосредственно влияет на состояние всего организма человека
Есть и другие характеристики боли, которые остаются постоянными.
- Ощущения, словно боль давит и сжимает.
- Она либо умеренная, либо крайне сильная.
- При стенокардии длительность боли составляет в среднем до пятнадцати минут.
- Боль становятся сильнее при стрессе, а также физической нагрузке.
- Если у человека инфаркт – то он не сможет унять боль нитроглицерином.
Кроме того, такой синдром сопровождается следующими признаками:
- тревога;
- одышка;
- частые перемены артериального давления.
Специалист легко обнаруживает такой недуг за счет нестандартной локализации боли.
Всякое промедление при диагностике и лечении может привести к серьёзным осложнениям, таким как:
Проблемы с дыхательной системой
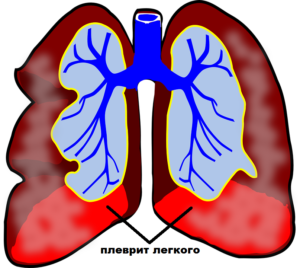
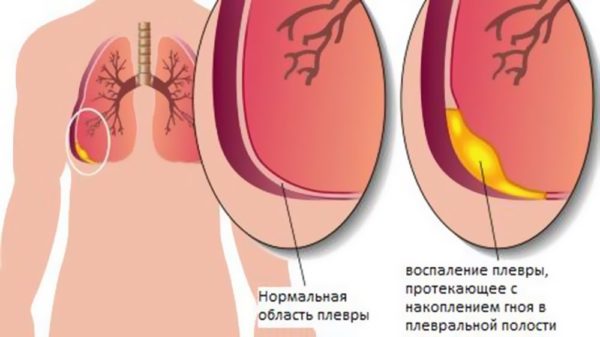
Иногда дискомфорт в животе вызван проблемами с дыхательной системой. Чаще всего дело в пневмонии и плеврите.
Боль в таком случае иррадиирует на верхние отделы живота.
Неправильная работа лёгких может «навести шороху» в области живота и спины
Признаки данных болезней.
- Постоянный кашель.
- Выделения в виде мокроты.
- Одышка при вдохе-выдохе.
Больной сможет уменьшить болевые ощущения в случае, если будет сдавливать поражённую половину грудной клетки путём принятия положения лежа на больном боку.
Кроме того, эти болезни становятся причиной роста температуры и усиления интоксикации.
Что еще чувствует человек
Дискомфорт в животе появляется не только по причине протекания воспалительных процессов в органах. Ещё он может возникнуть вследствие множественных нарушений в организме. Важное место отводится нейронным связям, поскольку в первую очередь болезнь позвоночника поражает именно их, а дальше уже – внутренние органы и целые системы организма.
Все вышеперечисленные заболевания прямо связаны с позвоночным столбом человека, поскольку именно оттуда отходят нервные окончания, которые взаимодействуют с органами. Поражение позвоночника ведет к поражению всех органов.
Первое, что начинает беспокоить больных при проблемах с позвоночником, – боль, появление которой означает развитие воспаления, спазм мышц, проблемы с кровообращением. Кроме того, она появляется из-за постоянного раздражения нервных окончаний, которые, как правило, обладают очень высокой степенью чувствительности.

Боль в животе – первый признак серьёзных проблем
Боли, появление которых связано каким-либо образом с позвоночником, обладают особыми характеристиками, которые помогают выявить их среди признаков, имеющих иное происхождение.
Как правило, разнообразие видов боли объясняется разнообразием механизмов её развития.
Таблица № 1. Характеристики болевых ощущений
| Признак | Вид боли |
|---|---|
| Ощущение | Острая, ноющая, стреляющая, колющая, пульсирующая. |
| Расположение источника | Поясница, грудная клетка, эпигастрий, низ живота. |
| Распространенность | Боль в одном месте или отдает в другие места. |
| Характер боли | Слабая, умеренная, сильная. |
| Длительность | Краткая и продолжительная. |
| Частота проявлений боли | Периодическая или неуёмная. |
Связь, которая может существовать между позвоночником и болью в животе можно легко обнаружить при какой-либо двигательной активности. Больной чувствует, как неприятные ощущения начинают становиться все сильнее во время наклонов, поворотов телом, глубоком вдохе и дыхании или же в процессе кашля.
Раздражение нервных окончаний или проблемы с функционированием органов или конечностей – уже весомый повод обратиться к врачу. Он может подтвердить или опровергнуть то, является ли происхождение боли в животе вертеброгенным или нет.
В организме, как правило, появляются следующие нарушения работы нервных волокон.
Таблица № 2. Поражения нервных волокон
| Виды поражения | Проявления |
|---|---|
| Чувствительные | Ощущение покалывания. Кожа немеет. В целом, чувствительность снижается. |
| Двигательные | Рефлексы мгновенно снижаются или повышаются. Ослабление мускулатуры. |
| Вегетативные | Кожа бледнеет или приобретает цвет «мрамора». Она либо слишком сухая, либо слишком влажная. Дермографизм претерпевает резкие изменения. |
Диагностика
Чтобы провести диагностику области живота и выяснить причину боли, врачу недостаточно лишь провести визуальный осмотр, собрать анамнез и пальпировать. Требуются лабораторные и инструментальные методы исследования.
У каждой болезни – свои особенности, и их надо учитывать при назначении той или иной диагностической процедуры. Они бывают следующими.
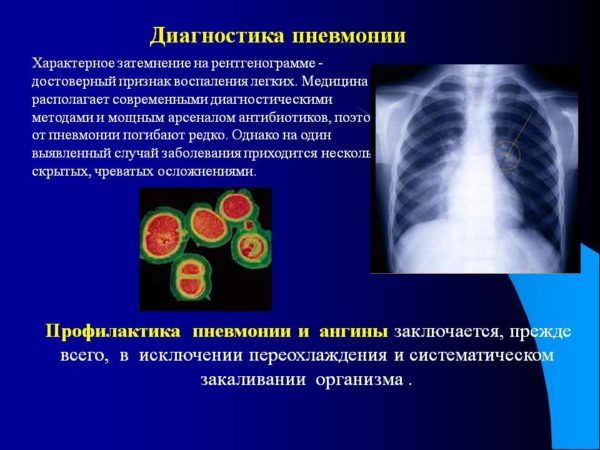
- Магнитно-резонансная томография (МРТ). Её альтернативой служит компьютерная томография (КТ).
- Рентгенография (нужно делать либо снимок позвоночника, либо лёгких, зависит от ситуации).
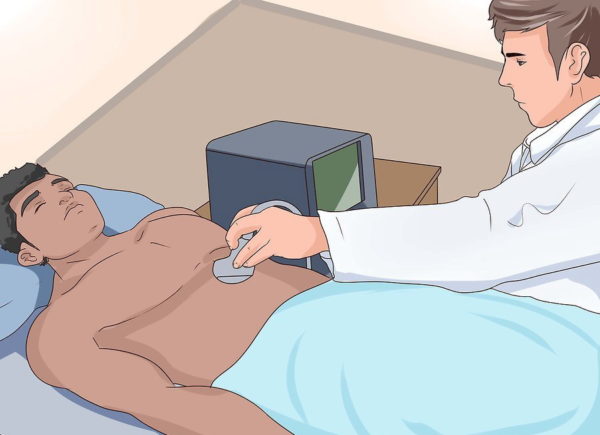
- Ультразвуковое исследование (УЗИ) сердца, почек, а также пищеварительного тракта.
- Ирригоскопия.
- Гастроскопия.
- Электрокардиография (ЭКГ).
- Анализ крови (как правило, делается общий анализ).
Также со стороны больного сдается образец крови на определение биохимических маркеров, проявляющихся при воспалениях и некрозах миокарда сердца.

Диагностика – первый шаг в лечении боли
Нередко у больного могут выявить, например, остеохондроз и сопутствующие ему заболевания. В таком случае врачу ставятся задачи оценить состояние больного и выяснить, какова первопричина боли.
Обычно этим занимается врач-терапевт, но и ему иногда не помешает помощь. И тут ему на помощь приходят следующие врачи:
- вертебролог;
- гастроэнтеролог;
- кардиолог;
- невролог;
- гинеколог;
- пульмонолог.
Чтобы понять, возможно ли такое, что в области живота у больного болит из-за позвоночника – врачу нужны результаты полного обследования. Тогда и станет ясно, каково на самом деле происхождение боли – вертеброгенное или она связана с заболеваниями внутренних органов.

Гирудотерапия
Первая помощь
При сильных болях в животе больной должен позвонить в скорую помощь. Пока врачи едут, он может сделать следующее.
- Первое, что нужно сделать до приезда врача — лечь на спину. Ладони должны быть на уровне поражённой области. Больной, будучи в таком положении, начинает ощупывать больное место и запоминает ощущения. Цель – найти источник боли.
- Затем больному нужно наклоняться (при возможности). Так он поймёт, где именно боль усиливается.
- После – вспомнить, подвергался ли он каким-то неблагоприятным факторам. Например, попадал ли под холод, была ли серьёзная нагрузка на тело или боль появилась сама по себе.
- Отметить другие симптомы помимо боли. К ним чаще всего относятся повышенная температура тела, стул, понос, рвота, а также тошнота.
Без врача лечить что-либо ни в коем случае не стоит, поскольку только он в состоянии выявить первопричину боли.
Лечение
Лечение заболеваний позвоночника – процедура крайне серьёзная. Оно должно быть комплексным, поскольку один вид лечения будет малоэффективен в борьбе с патологиями. Поэтому чаще всего современные курсы лечения включают в себя такие методы воздействия, как:
- Медикаментозное лечение. Больному назначаются множество лекарств, среди которых нестероидные противовоспалительные средства, миорелаксанты, анальгетики и хондропротекторы.
- Народная медицина.
- Лечебная физкультура (ЛФК).
- Лечение в санаториях и курортах.
- Курсы массажа и мануальной терапии.
- Гирудотерапия (лечение пиявками).
- Иглорефлексотерапия (акупунктура).
- Физиотерапия.
Заключение
Именно благодаря оценке состояния внутренних органов, степени иннервации с позвоночником, а также уровня кровоснабжения, врач может определить, имеется ли связь между болевыми ощущениями в области позвоночника и живота.

Существует непосредственная связь между дискомфортом в позвоночнике и животе
Основная роль врачей в данном этапе – подтвердить или опровергнуть это. Если подтверждается – то больной должен вылечить спину прежде чем лечить живот. Если же нет – ведется поиск других причин боли в животе и спине.
Лишь после лечения врач может говорить о тем, какие лечебно-профилактические мероприятия необходимо провести, чтобы забыть раз и навсегда о боли в животе и в позвоночном столбе.
Другие болезни – клиники в Москве
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Показать все клиники Москвыspina-expert.ru
Защемление нерва: симптомы, как лечить защемление нерва в пояснице, шейном отделе, спине
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Люмбальная пункция
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С]
medside.ru
Защемление нерва в спине: причины, симптомы, лечебная тактика
Длительная работа в неудобной позе, неловкое движение или резкая нагрузка на спину – и человек не может выпрямиться из-за острой, резкой боли в пояснице, шее или середине спины. В такое положение может попасть каждый, так как защемление нерва в спине – проблема, возникающая по разным причинам, практически в любом возрасте.
Причины и симптоматика защемления
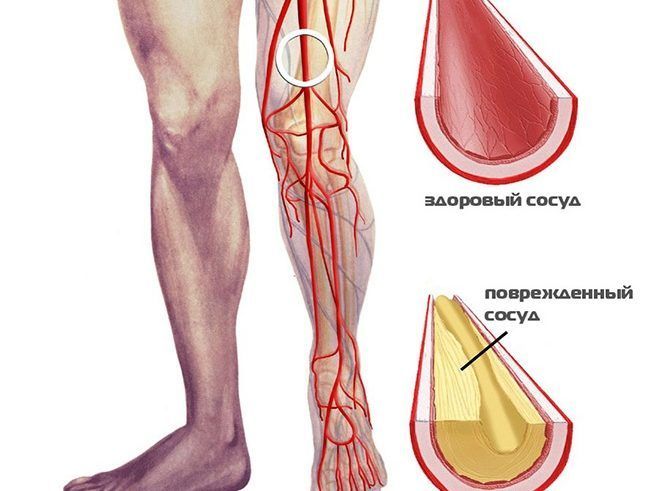
Позвоночник – не только часть скелета человека, но и своеобразный канал, через который проходит спинной мозг. Он имеет свои ответвления – корешки, которые выходят через межпозвоночные каналы. Защемление нерва в позвоночнике – это сдавливание корешка спинного мозга позвонком или мышцами.


Симптоматика заболевания характерная. При сдавливании нервного корешка всегда возникает острая и резкая боль, настолько сильная, что человек не может изменить положение тела, и ему срочно требуется обезболивание.
Для хронического ущемления характерна постоянная, ноющая болезненность, которая не мешает выполнять повседневные действия, но существенно ограничивает амплитуду движений и доставляет неудобство.
Если же спина болит постоянно, но ощущения колющие или режущие, а прием противовоспалительных препаратов не помогает, это свидетельствует об опухолевом процессе – нервный корешок сдавливается новообразованием.
Основными причинами ущемления являются:
- остеохондроз – нервный корешок сдавливается из-за дегенеративных процессов в позвонке и отека в мягких тканях, возникшего из-за воспаления;
- грыжи – вышедший за пределы позвонка хрящ сдавливает нерв;
- спондилез – ущемление происходит из-за костных выростов около межпозвоночного канала;
- смещение позвонков – из-за этого нерв зажимается в канале позвоночника;
- мышечный спазм;
- беременность.
В зависимости от локализации ущемления болевые ощущения возникают в разных частях тела. От этого же зависят и сопутствующие симптомы.
Поясница и крестец
Чаще всего защемление нерва в пояснице проявляется острым приступом боли – это явление называют люмбаго. Реже возникает не такая интенсивная, ноющая, постоянная болезненность со стороны повреждения нервного корешка. Она отдает в бедро или ногу, в конечности возникает чувство тяжести, онемения. Такие случаи медики называют ишиасом.


Шейный и плечевой отдел
При компрессии нерва в этом отделе болит шея, возникают неприятные ощущения в плече, под лопаткой и в предплечье. При движениях шеей неприятные ощущения усиливаются. Часто возникает и головная боль, нарушается давление, ухудшается зрение и слух – эти проявления свидетельствуют об ухудшении мозгового кровообращения.
Грудной отдел
Защемление нерва в позвоночнике между лопаток (в грудинном отделе) происходит реже, так как эта часть позвоночника менее подвижна и реже испытывает большие нагрузки. При такой патологии появляется выраженная болезненность в груди. Межреберная невралгия схожа по типу, поэтому при диагностике важно точно определить причину боли для правильного лечения. Иногда боль может появиться в области сердца или желудка – в таких случаях тоже важна дифференциальная диагностика.
При беременности
Во время вынашивания ребенка нагрузка на позвоночник увеличивается прямо пропорционально росту плода. Кроме того, из-за изменений гормонального фона связки и суставы в тазовой области расслабляются – это хорошо для родов, но плохо для здоровья будущей матери во время беременности. Два этих фактора способствуют защемлению нерва в области его выхода из позвоночника, то есть, в поясничном или крестцовом отделе. Симптоматика соответствующая: острая или ноющая боль, тяжелые ноги, нарушения чувствительности конечностей, неприятные ощущения в них (покалывание, жжение).
Диагностика
Признаки защемления характерные, но диагностические процедуры необходимы, чтобы выяснить причины патологии. В этих целях проводят:
- рентгенографию позвоночника;
- его МРТ или КТ;
- электромиографию;
- сцинтиграфию;
- УЗИ мягких тканей в области позвоночного столба.


Эти исследования позволяют точно установить, какая именно патология вызвала симптомы, и назначить эффективную терапию.
Как быстро облегчить боль
Так как защемление нерва в пояснице или крестце, шее или грудном отделе часто сопровождается сильной болью, первоочередной задачей для врача и пациента является уменьшение ее интенсивности. Этого можно добиться, освободив нервный корешок путем выпрямления позвоночника и расслабления мышц.
В домашних условиях первой помощью будет укладывание больного на ровную и твердую поверхность, укладывать нужно на спину, в ровном положении.
Если это невозможно из-за сильной боли, рекомендуется сухое тепло на область поражения (укутывание теплым платком или одеялом, электрогрелка). Удачной позой, особенно для беременных, считается коленно-локтевое положение – так максимально разгружается позвоночник и расслабляются мышцы спины.
Лечить защемление в домашних условиях с помощью медицинских препаратов можно только в том случае, если достоверно известна их хорошая переносимость и нет противопоказаний к приему таблеток. Помогают специальные обезболивающие пластыри и мази, но их действие не моментальное.
Методы лечения защемлений
Терапия в таких случаях всегда комплексная, она направлена на:
- высвобождение нервного корешка;
- устранение боли;
- восстановление кровообращения и обменных процессов.
Лечение зависит от исходной причины компрессии нерва. В случае межпозвоночной грыжи терапия направляется на ее устранение, лечение проводится консервативным или хирургическим путем. То же касается и остеохондроза, смещения позвонков и других патологий. В комплекс мероприятий всегда входит:
- назначение медикаментов;
- ЛФК;
- массаж;
- физиопроцедуры или методы нетрадиционной медицины;
- вспомогательные средства (корсет, бандаж).


Медикаментозная терапия
Всегда больным назначаются обезболивающие и нестероидные противовоспалительные препараты, которые тоже обладают анальгезирующим действием. Диклофенак, Нимесулид, Ибупрофен, Кеторолак – все они достаточно быстро устраняют боль. В первые дни обострения назначают уколы, потом пациент принимает таблетки.
Для снятия наиболее интенсивной боли назначается блокада лидокаином или подобными анестетиками коротким курсом.
Дополнительно доктор рекомендует седативные, снотворные препараты, так как при сильных болях у человека портится настроение и ухудшается сон. Витамины, хондропротекторы, нейропротекторы тоже входят в медикаментозный курс.
Отдельная категория медикаментозного лечения – использование противовоспалительных и анальгезирующих средств наружного действия. Мазь хорошо помогает за счет действия активных компонентов, а дополнительные составляющие оказывают согревающее, расслабляющее действие. Если спина болит не сильно, то наружные средства показаны даже больше, чем таблетки или уколы, так как не имеют стольких побочных эффектов. Мазь или гель не обязательно могут греть, но обезболивают всегда.
Ортопедический корсет и бандаж
Такие приспособления не являются лечебным средством как таковым, но способствуют удержанию позвоночника в правильном анатомическом положении. Это важно для профилактики повторных защемлений.
Лечение корсетом, а для беременных – специальным бандажным поясом должно назначаться на ограниченное время. Чрезмерное ношение подобных средств расслабляет мышечный корсет спины, соответственно, ухудшает состояние позвоночника. Но на период терапии и при реабилитации это необходимый компонент лечения.
Лечебная физкультура
Разработаны специальные упражнения, которые позволяют расслабить и укрепить мышцы, сделать более эластичными связки, восстановить физиологичную форму позвоночника. Гимнастика разнообразна, в нее входят такие комплексы:
- упражнения при защемлении нерва в пояснице — направлены на высвобождение нервного корешка, снятие мышечных спазмов, устранение отечности;
- упражнения на растяжку в положении лежа — необходимы для повышения гибкости, восстановление кровообращения;
- упражнения в положении сидя и стоя.


Плавание и прогулки
Свежий воздух, вода, солнечный свет всегда были лучшими союзниками человека. Укрепление мышечного аппарата, улучшение циркуляции крови, насыщение ее кислородом способствует быстрому восстановлению. Особенно полезно при защемлении плавать – вода проводит своеобразный массаж, уменьшает вес тела, снимая нагрузку с позвоночника, а сам процесс плавания укрепляет мышечно-связочный аппарат, вены и артерии, дарит хорошее настроение.
Травяные ванны
Когда болит в спине, о прогулках или плавании люди думают в последнюю очередь. Альтернатива этому – травяные ванны. Они оказывают расслабляющее, успокаивающее и согревающее действие, в воде снимается нагрузка с позвоночника, а отвары целебных трав обезболивают. Плюс и в том, что делать такие ванны можно дома. Лучше всего помогают хвойные, можжевеловые, ромашковые отвары, ванны с корнем аира или с тимьяном.
Курс массажа
Необходимый компонент лечения ущемлений – массаж. Благодаря ему артерии и вены становятся более упругими, что способствует улучшению питания тканей, устраняются небольшие смещения диска, укрепляются мышечные ткани, происходит небольшое прогревание тканей. Правильный массаж на спине быстро снимает отек, позволяет вылечить сколиоз, ранние стадии остеохондроза, уменьшить длину солевых отростков на позвонках.
Точечный тип массажа
Акупрессура эффективна при многих заболеваниях, включая и ущемление нерва. Во многих случаях грамотный точечный массаж эффективнее, чем инъекция анальгетика. При выполнении процедуры осуществляется интенсивное воздействие на точки акупунктуры, за этот счет улучшается трофика тканей, уменьшается воспаление и отек, менее интенсивными становятся признаки защемления. Кроме того, акупрессура помогает запустить восстановительные процессы в позвоночнике, поэтому ее назначают и при выпячивании диска, остеохондрозе, других патологиях.


Массирование банками
Вакуумная техника с применением медицинских банок тоже оказывает выраженное лечебное действие. В первую очередь, вакуумная техника направлена на активизацию кровообращения в теле и устранение застоя лимфы. Этот вид массажа относится к лимфодренажным, его назначают, когда отекают ноги, при целлюлите и при ущемлении нерва. При процедуре банка перемещается вдоль позвоночной артерии, по спирали, S-образно или ровно.
Иглоукалывание
Акупунктура относится к нетрадиционной медицине, но она имеет мощное оздоровительное действие. С ее помощью можно снять даже сильную болезненность без использования медикаментов, но назначается иглоукалывание в комплексе с другими средствами в подострый период.
Акупунктура решает многие проблемы: снимает мышечный спазм, активизирует ток крови, снимает воспаление, запускает восстановительные процессы. Ее эффект длится долго, поэтому современная терапия ущемления нерва должна включать в себя такие процедуры.
Мануальная терапия
С помощью мануальной терапии можно не только разблокировать зажатый нерв, но и восстановить правильное положение позвонков, помочь при протрузии. Это не просто особенный вид массажа, это более глубокая проработка мышц, связок, суставов, строго дозированная и грамотная. Нужно учитывать, что мануальная терапия подходит не всем, поэтому назначать ее должен только врач.
Правильная осанка
Это основа здоровья позвоночника. Если он находится в правильном положении, не возникнет многих проблем. При сутулости каждый позвонок испытывает большую нагрузку, быстрее изнашивается – отсюда и остеохондроз, протрузии, защемления нерва.
Как сделать осанку правильной — это непростая задача для взрослого человека, чья сутулость формировалась годами.
Но регулярная работа над собой принесет плоды – после нескольких месяцев занятий осанка становится намного лучше.
Чтобы исправить осанку, главное условие – укрепление мышечного корсета, спины и живота. Этому способствуют такие упражнения, как отжимания, планка. Конечно, заниматься такой физкультурой нужно только после выздоровления и полной реабилитации после защемления.


Операция
Иногда при защемлении помогает только хирургическое вмешательство. В первую очередь его проводят при грыже позвоночника (лечение основного заболевания). Другими показаниями для операции являются постоянные случаи защемления, мышечная атрофия, травмы, стеноз межпозвоночного канала и так далее.
Профилактика
Чтобы не допустить повторения ситуации, рекомендуется активный образ жизни, то есть, посильные занятия спортом или танцами, но без излишеств, прогулки, плавание. В первое время после болезни должен продолжаться прием рекомендованных лекарств. ЛФК выполняется постоянно, список упражнений выдается врачом.
Важно наладить правильное питание и режим дня, так как полноценный рацион и регулярный отдых нужен для здоровья каждому. Следует избегать ситуаций, при которых возможно повторное ущемление: работы в одной и той же позе, резких движений и нагрузок.
Возможные последствия
Ущемление нерва – само по себе неприятное и очень болезненное состояние, но без лечения оно приводит к различным осложнениям. Среди последствий: формирование протрузии или грыжи, постоянный мышечный спазм с нарушением двигательных функций. Из-за постоянной болезненности возникает упадок сил, развивается депрессия, нарушается сон, что сказывается на работоспособности человека. Страдает и иммунитет – больной становится более подвержен вирусным и бактериальным заболеваниям.
Рекомендуем почитать похожие статьи:tutbolinet.ru
Защемление нерва в пояснице: что делать, как лечить?
 Резкая, почти невыносимая боль в нижней части спины – ощущение, с которым многие знакомы не понаслышке. Очень часто причиной её появления является защемление нерва в поясничном отделе позвоночника. Помимо сильных болевых ощущений, может быть нарушена работа самого нерва, а вместе с ним органов и тканей, связанных с ним. Без лечения защемлённая нервная ткань воспаляется, частично атрофируется. Больное место отекает, усиливается боль, возникает радикулит (воспаление ущемлённого нерва).
Резкая, почти невыносимая боль в нижней части спины – ощущение, с которым многие знакомы не понаслышке. Очень часто причиной её появления является защемление нерва в поясничном отделе позвоночника. Помимо сильных болевых ощущений, может быть нарушена работа самого нерва, а вместе с ним органов и тканей, связанных с ним. Без лечения защемлённая нервная ткань воспаляется, частично атрофируется. Больное место отекает, усиливается боль, возникает радикулит (воспаление ущемлённого нерва).
Причины вызывающие защемление нерва
От спинного мозга, через фораминальные отверстия позвонков к тканям и органам нашего организма отходят нервные ответвления, причиной их сдавливания могут стать:
- протрузия диска
- межпозвонковая грыжа
- остеохондроз
- нарушение осанки
- спазмированные мышцы
- чрезмерные физические нагрузки
- большой вес тела
- травмы позвоночника
- опухоль
Наиболее частой причиной защемления нерва в пояснице становится остеохондроз. При его появлении хрящевая ткань межпозвонкового диска со временем усыхает и истончается, пространство между позвонками становится меньше. Подобные дегенеративные процессы в межпозвонковых дисках, зачастую являются причиной образования протрузии и межпозвонковой грыжи. Данные заболевания могут возникать и самостоятельно, при регулярном поднятии тяжестей, нарушении осанки, травмах позвоночника, малоподвижном образе жизни и других факторах. Протрузия представляет собой начальную стадию развития грыжи, при которой пульпозное ядро диска выбухает за пределы позвоночного канала, при этом фиброзное кольцо сохраняет целостность. При межпозвонковой грыже процесс усугубляется и происходит разрыв фиброзного кольца. Подобные выбухания часто становятся причиной защемления нервного корешка.
Сдавить нерв могут остеофиты (костные разрастания по краям позвонков), появляющиеся при спондилезе (могут возникать и при остеохондрозе), а также спазмированные мышцы. Спазм мышц обычно вызывается нервным стрессом, резким переохлаждением, иногда и другими факторами.
Симптомы защемления нерва в пояснице
Симптомы защемления нерва в пояснице могут различаться в зависимости от:
- Причины вызвавшей защемление.
- Вида зажатого нерва: вегетативный, двигательный или чувствительный.
В случае защемления чувствительного нерва, сильнейшая боль локализуется в месте его ущемления и сохраняется продолжительное время. При защемлении вегетативного нерва возможно появление расстройств внутренних органов: боль в области желудка или мочевого пузыря, в редких случаях нарушение функций половой системы. Защемление двигательного нерва зачастую сопровождается чувствоим онемения в пояснице и ногах, слабостью мышц нижних конечностей.
Боль при сдавленном нервном корешке может быть разнообразной и характеризоваться как жгучая, стреляющая, колющая, постоянная или приступообразная. Со временем возможно появление покалывания и тяжести в поясничной области. Иногда болевые ощущения отдают в ногу, бедро или ягодицу. Общее состояние человека при этом ухудшается. Он быстро утомляется, отказывается от физической активности из-за страха перед новым болевым приступом. Существует также вероятность нарушения работы органов, за которые отвечает зажатый нерв.
Диагностика ущемлённого нервного корешка
Названные выше симптомы могут лишь косвенно свидетельствовать о наличии заболевания. Для того чтобы установить точную причину болезненных ощущений, следует провести рекомендованные врачом диагностические процедуры. В большинстве случаев, первым делом назначается рентгенографическое обследование позвоночника. Дополнительно возможно проведение компьютерной и магнитно-резонансной томографии (КТ и МРТ), а также в редких случаях рентгена с использованием контрастного вещества (миелография). Эти мероприятия позволят поставить точный диагноз и назначить эффективное лечение.
Что делать при появлении резких болей в поясничной области?
 Прежде всего, следует помнить, что во время острого приступа боли, не стоит разогревать спину. Дело в том, что в проблемном месте возникает отёк, а повышение температуры увеличивает приток крови к этому месту. В результате отёк усиливается и увеличивает давление на нервную ткань. При прогревании поясницы, боль временно может утихнуть, но спустя некоторое время вернётся снова, с ещё большей силой.
Прежде всего, следует помнить, что во время острого приступа боли, не стоит разогревать спину. Дело в том, что в проблемном месте возникает отёк, а повышение температуры увеличивает приток крови к этому месту. В результате отёк усиливается и увеличивает давление на нервную ткань. При прогревании поясницы, боль временно может утихнуть, но спустя некоторое время вернётся снова, с ещё большей силой.
- Первое, что необходимо сделать, это принять обезболивающее средство, лучше анальгетик (анальгин, баралгин, пенталгин). Можно использовать нестероидные противовоспалительные средства, если ранее они уже назначались вашим лечащим врачом. Но будьте осторожны, так как препараты этой группы обладают противопоказаниями, несмотря на то, что отпускаются из аптек без рецепта.
- Второе — обездвижить болезненную область. Лучше всего для этой цели подойдёт специальный пояс для лечения остеохондроза. Но если его под рукой нет, то можно воспользоваться широким шарфом, который нужно плотно завязать вокруг поясницы. После этого следует лечь на спину в кровать с умеренно жёстким матрасом.
Лечение защемления нерва в пояснице
Лечение должно начинаться сразу после установления точной причины, вызвавшей защемление. В острый период болезни, следует прежде всего соблюдать постельный режим. Из медикаментов наиболее часто врачи назначают нестероидные противовоспалительные средства (НПВС), такие как ибупрофен, диклофенак, вольтарен, кетопрофен и другие. Эти препараты обладают выраженным обезболивающим и противовоспалительным действием. Для снятия боли применяются также и различные мази — фастум гель, кетонал крем, финалгон и другие. Для устранения очень сильных болей делают местные инъекции раствором новокаина. Для повышения эффективности работы нервной системы в период востановления, доктора могут прописать приём препаратов содержащих витамины группы B (мильгамма, нейрорубин). Во время лечения, следует обратить внимание на рацион питания. Нужно исключить из пищи слишком острые и солёные блюда, отказаться от крепкого кофе и спиртных напитков.
Очень важно, чтобы лечение защемлённого нерва было направлено не только на купирование боли и снятие воспаления, но и на преодоление причин, вызвавших это ущемление. Перед врачом будет стоять три основных задачи — освободить нерв от сжатия, восстановить нормальное положение межпозвонковых дисков, снять спазм мышц. Для этого медицина предлагает комплекс разнообразных методов:
- физиотерапия (УВЧ-терапия, магнитотерапия, электрофорез)
- мануальная терапия
- рефлексотерапия
- различные методики массажа
- лечебная гимнастика
В случаях, когда причиной защемления стала опухоль или неподдающаяся консервативному лечению межпозвонковая грыжа, потребуется оперативное вмешательство.
Лечение народными средствами
Существуют достаточно эффективные народные способы лечения защемления нерва в пояснице, но использовать их нужно только в совокупности с основным лечением и при условии их согласования с врачом.
Предлагаем вашему вниманию народные рецепты, способные помочь в борьбе с недугом:
 Настойка из лавровых листьев. Возьмите 2ст. ложки измельчённых лавровых листьев (свежих или сухих) и залейте водкой (200мл). Дайте настояться в течение 2-3 дней. Полученный настой необходимо регулярно втирать в место локализации боли.
Настойка из лавровых листьев. Возьмите 2ст. ложки измельчённых лавровых листьев (свежих или сухих) и залейте водкой (200мл). Дайте настояться в течение 2-3 дней. Полученный настой необходимо регулярно втирать в место локализации боли.- Компресс из мёда и муки. Смешайте 100гр мёда со 100гр муки до получения однородной массы. Полученную лепёшку перед сном приложите к больному месту, зафиксируйте её бинтом и укутайте поясницу шарфом. Утром удалите компресс.
- Положительное воздействие при защемлении нерва могут оказать лечебные ванны. Для этого добавьте в ванну с водой настой корней аира, конского каштана или коры дуба. Находиться в воде нужно на протяжении 10-15 минут.
- Употребление свежего сока сельдерея (1ст. ложка) перед каждым приёмом пищи помогает в восстановлении нервной системы. Отжатый сельдерей также можно прикладывать в качестве компресса на поясницу.
- Разотрите больное место пихтовым маслом или настойкой валерианы, а затем обмотайте поясницу шарфом или другим плотным материалом.
yourspine.ru
если боль отдает в ногу и другие симптомы
Как правило, защемление нерва в пояснице возникает из-за механического сдавливания в нижней части позвоночника. Нервов там находится много, и защемиться может любой.
Симптомы
Самый главный симптом – это острая боль, за внезапность и мучительные ощущения получившая в народе название «прострел». В зависимости от первичной локализации (в крестце или пояснице) боль чувствуется немного по-разному:
- Если боли ощущаются в крестце и переходят через ягодицу на заднюю часть ноги — это признаки ишалгии или ишиаса;
- Если боль локализуется в пояснице (область находится выше крестца), спине и отдают в локоть – это люмбагия;
- Если же присутствуют поясничные боли с отдачей в крестец, а затем на бицепс бедра (задняя часть ноги) – это люмбоишалгия, более обширное поражение.
Боль отдает в ногу и онемение
Чаще встречается первый вариант – ишиас. Он возникает по причине защемления седалищного нерва, и в переводе с греческого слово означает «седалище, таз, бедро». Этот нерв отвечает за двигательную активность нижних конечностей. Поэтому при его защемлении возникает резкая боль, которая отдает в ногу, под коленную чашечку, и в отдельных случаях опускается ниже – до самой стопы. Обычно боль сопровождается онемением или покалыванием. В ряде случаев онемение достигает такой силы, что человек почти не чувствует ногу.
На медицинском языке проблема звучит как «корешковая компрессия последних поясничных нервов или первого крестцового нерва». Когда это происходит, люди часто думают, что их постиг радикулит. Но ишиас — самостоятельное заболевание, которое при определенных условиях, действительно, может перерасти в хронический радикулит.
Причины защемления седалищного нерваВ отличие от острой формы, болезнь может проявиться не сразу, а нарастать постепенно. Какое-то время могут беспокоить неприятные ощущения в поясничном отделе. Боль отзывается внизу живота и в промежности, усиливается при поднятии тяжестей. С утра может чувствоваться тяжесть в ногах, они становятся непослушными.
Считается, что мужчин эта напасть поражает в большей степени, чем женщин, но в действительности в группу риска попадают все. С возрастом вероятность заработать ишиас возрастает, поскольку снижается двигательная активность, замедляется обмен веществ и накапливаются сопутствующие проблемы.
Причины
Защемление нерва может произойти из-за избыточного тонуса мышц и по ряду других причин. Но самая распространенная причина возникновения ишиаса — это межпозвонковая грыжа. Но почему она возникает? Грыжа – это результат сужения межпозвонкового пространства. Причины образования грыжи:
- Остеохондроз (нарушение эластичности хрящевой ткани) – первая стадия, которая перерастает в грыжу;
- Лишний вес, который все время давит на позвоночник, как бы сплющивая позвонки. Вес также провоцирует возникновения остеохондроза;
- Нарушение осанки;
- Травмы позвоночника;
- Опухоль злокачественная или доброкачественная, любые новообразования.
Большинством из перечисленных проблем страдают многие люди, но не у всех наблюдаются прострелы. Дело в том, что патологии часто годами накапливаются в организме, а спровоцировать приступ может сильная физическая нагрузка, перегрев с резким переохлаждением и т.д.
Не нужно рассчитывать, что болезнь пройдет сама. Без лечения больное место опухнет, воспалится, боль усилится и возникнет тот самый радикулит.
При беременности
Ишиас при беременности встречается нередко. Чаще всего она настигает женщин в самом трудном третьем триместре, когда и так тяжело передвигаться. В последние недели развития ребенок быстро прибавляет в весе, и центр тяжести может резко сместиться. Нагрузка на поясничный отдел может вызвать защемление. При беременности такое переносится очень болезненно, а прием медикаментов ограничен.
Резкая боль в пояснице у беременных может быть не связана с защемлением нерва. Похожие симптомы характерны для проблем с почками. Организм беременных испытывает перестройку многих функций. Поэтому нельзя угадывать диагноз и заниматься самолечением. При первых же болях в пояснице как можно быстрее нужно показаться врачу.
Первым делом нужно обеспечить покой пояснице, расположившись на жесткой поверхности. Если потребуется, врач пропишет специальные лекарства. Лечебная физкультура при беременности тоже не противопоказана.
Лечение в домашних условиях
Народные способы облегчения симптомов существуют, но использовать их нужно в качестве дополнений к основному лечению, если одобрит врач.
- Лавровая настойка. Две-три столовых ложки мятых лавровых листьев залить 200 г спирта или водки. Пусть настоится 2-3 дня. Втирать в больное место.
- Медово-мучной компресс. Смешать 100 г мёда и столько же муки. Лепёшку приложить к больному месту и зафиксировать, можно укутаться и оставить на всю ночь;
- Лечебные ванны с морской солью или отварами (подойдут кора дуба, каштан и корни аира). Ванна должна быть не горячей, а теплой, и лежать, пока комфортно;
- Больное место можно растирать пихтовым маслом, натуральной мятой или настойкой валерианы.
В острой стадии заболевания нельзя делать массажи и накладывать согревающие компрессы. Возможно, на короткое время боль отступит, но сильное тепло усилит воспалительный процесс. Наоборот, в данной ситуации поможет холод: ледяные компрессы, грелки со льдом или охлажденное полотенце.
Уколы
Часто используют инъекции витаминов группы В, которые нормализуют работу нервов и усиливают обмен веществ. Также используют препараты: «Нейробин», «Комбилипен», «Триграмма». Курс лечения назначает врач. Нестероидные препараты в инъекциях снижают воспалительный процесс. Минус таких уколов – риск возникновения побочных эффектов. Менее опасным считается «Ибупрофен» и аналоги. Если дело совсем плохо, назначают новокаиновые блокады. Иногда прописываются гормональные препараты в виде инъекций.
Таблетки
Лучше всего применять нестероидные противовоспалительные препараты. Это может быть уже упомянутый «Ибупрофен» (в виде капсул «Нурофен» и под другими названиями), «Индометацин», «Вольтарен» и некоторые другие. Снять острую боль помогут «Диклофенак», «Кетопрофен», «Диклоберл», «Мовалис». Они ослабляют воспаление, снижают температуру и боль, но не выступают методом лечения. Хотя необходимы на первой стадии решения проблемы. При мышечных спазмах помогает препарат «Мидокалм».
Таблетки понадобятся в любом случае, хотя бы для того, чтобы снизить острую боль и иметь возможность дойти до врача. Придется принять хорошую дозу. Если нет противовоспалительных таблеток, можно принять любое обезболивающее, имеющееся под рукой (анальгин, баралгин, пенталгин и др.). Отлично справится с этой задачей и обычный аспирин.
Мазь
Многие препараты, помогающие при ишиасе, выпускаются в разных формах: в инъекционных капсулах, таблетках, а также мазях, которые оказывают местное анальгетическое и противовоспалительное действие. Вышеназванный «Вольтарен», например, даже больше известен как гель. Такой же эффект оказывают мази «Фастумгель», «Капсикам», «Долобене», «Випросал», «Никофлекс», «Меновазин», бальзам «Чага», «Кетонал крем» и многие другие.
Фармакологический состав всех этих медикаментов очень схож, иногда они просто дублируют друг друга, отличаясь лишь названиями. В их составе содержатся такие вещества, как ментол, анестезин, новокаин и другие соединения.
Не путать эти препараты с мазями разогревающего действия. Например, разогревающий бальзам «Барсучий» в данном случае может нанести вред. Разогревающими свойствами также обладают почти все массажные кремы.
Упражнения
В борьбе с защемлением нерва хорошо подходят такие упражнения как приседания, наклоны, отжимания, работа ногами. Упражнения помогают как при болях, с целью их ослабить, так и в период выздоровления, а также в качестве профилактики, но не в фазе обострения.
- Из положения «упор на согнутых коленях и выпрямленных руках» податься назад и медленно опускать ягодицы на пятки, затем податься вперед до полного выпрямления ног, и немного прогнуться в пояснице, подняв голову кверху. До 12 повторов.
- Из того же положения делать мини-махи голенями из стороны в сторону, имитируя своеобразные «вихляния». Носки ступней опущены вниз, но не касаются пола. Осью вращения и основной опорой в этом упражнении выступают сомкнутые колени. Поясница, таким образом, приводится в движение. Можно повторить до 15 раз в обе стороны.
- Из того же положения плавные опускания таза поочередно то на правую, то на левую сторону. Колени не отрываются, стопы лежат на полу. Стараться прикоснуться бедром к полу, но при возникновении болевых ощущений сильно не опускаться. До 15 раз в обе стороны.
- Упражнение «кошечка»: поочередно то прогнуться в пояснице, задирая подбородок вверх, то выгнуть спину, опуская голову.
- Лежа на полу на спине, опускать согнутые колени то вправо, то влево. Стопы остаются на месте, но немного отрываются от пола в момент полного опускания коленей.
- Из положения лежа на полу, поочередно подтягивать колени к груди, обхватывая их руками и придерживая у груди пару секунд. Повторить 15-20 раз. Затем около 5-6 раз подтянуть обе согнутые ноги вместе.
- Отжимания от пола. От колен (щадящий вариант) или стандартные.
Как видно, в каждом упражнении задействована поясничная зона позвоночника. Поэтому полезны любые занятия, которые усиливают двигательную активность этой части тела.
Что делать в первую очередь
Первым делом необходимо расслабиться: нащупать самое комфортное положение тела. Затем нужно принять обезболивающее средство или нестероидные противовоспалительные препараты, основные из которых были перечислены выше.
Обязательно помнить, что при остром приступе боли нельзя разогревать поясницу. При разогревании боль может утихнуть, но потом вернётся, так как повышение температуры усилит кровообращение, и отек усилится. Разбухшие ткани увеличат давление на сдавленный нерв. Лучше приложить прохладный компресс и поменьше двигаться.
И как можно быстрее отправиться к врачу.
Какой врач лечит
Как только «прихватило», нужно отправиться к участковому терапевту или, если есть такая возможность — напрямую к врачу-неврологу. Если в районной поликлинике принимают строго по записи, записаться следует к тому врачу, на кого есть свободный талон в самое ближайшее время. Невропатолог тоже подойдет. Если врач сочтет нужным, он перенаправит к более узкому специалисту. Если состояние очень тяжелое и не терпит отлагательств, можно обратиться к дежурному травматологу или вызвать скорую помощь.
Идеальный вариант – мануальный терапевт, который сочетает в своей квалификации опыт и терапевта, и невролога. Мануальный терапевт поможет снять отек и восстановит движение между позвонками, улучшая кровообращение специальными приемами. Его задача — расфиксировать больное место. Но не всякий мануал является тем, за кого себя выдает.
Если врач ничего не спрашивает, не выясняет подробностей, а сразу назначает процедуры, от такого доктора лучше держаться подальше. Настоящий врач обязательно потребует результаты рентгена или томографии, а при их отсутствии назначит эти исследования.
Как долго проходит
Если правильно лечить, острый болевой компонент уходит в течение 7 дней, а то и раньше. Подострый период может продолжаться 8-10 дней и дольше. При наступлении ремиссии назначаются сеансы массажа и лечебной физкультуры, это способствует ускорению оздоровительного процесса.
Отсутствие лечения приведет к тяжелым поражениям седалищного. В наиболее тяжелых случаях возможен даже временный паралич. С возобновлением лечения поврежденные нервы могут восстановиться, к конечностям вернется подвижность, но в этом случае могут пройти месяцы и годы.
Спать на твердом или мягком
И больным, и здоровым людям спать рекомендуется на ортопедическом матрасе. Если такого матраса нет, нужно выбрать наиболее твердую и ровную поверхность из всех имеющихся в доме. Но это не значит, что при прострелах в пояснице нужно сразу перебраться спать на пол! На полу может подкараулить сквозняк, а таким больным следует избегать сквозняков и переохлаждений, иначе ситуация способна ухудшиться.
Можно ли плавать
Плавать не только можно, но и очень рекомендуется. Главное – переждать острую фазу заболевания. Для восстановления можно плавать 2-3 раза на неделе по тридцать-сорок минут. При этом нужно быть внимательным в выборе бассейна – там не должно быть продуваемых помещений. Одеваться тоже нужно теплее, а вытираться насухо, особенно если за окнами – холодное время года.
Если на дворе лето, то можно плавать в море, реке или в озере, но не загорать и не перегреваться на солнце. Плавательные забеги лучше осуществлять в вечернее время, когда вода достаточно прогрелась, а солнце уже близко к закату. Утром может быть еще слишком холодно, а в жаркий полдень страдающим ишиасом находиться на открытом солнце противопоказано.
Можно ли париться в сауне или бане
В ситуациях с прострелами часто можно услышать совет хорошенько попариться. Русской бане отводится большое место в народной медицине. Но не стоит бездумно следовать древним традициям. Сауна тоже опасна в этот период. Перегрев ухудшит состояние. Как и баня, при ишиасе противопоказана горячая ванна, хотя так и тянет погрузить больное место куда-нибудь, где его можно отмочить и хорошенько погреть.
Нужно понимать, что нерв защемлен костями или мышцами, при нагревании они расширятся, а значит — еще сильнее сдавят нервный ствол. Также перегрев может спровоцировать воспаление.
Баня и сауна окажут благотворное воздействие только на стадии ремиссии или в качестве профилактики. Если резкие боли уже прошли, можно посоветоваться с врачом, и только после его разрешения посещать эти заведения. Если разрешено, можно попариться березовым или дубовым веничком, с добавлением листа хрена и даже крапивы. Баню можно посещать при хронической форме защемления нерва, но не переохлаждаться: не прыгать в сугробы и проруби. Сауна с сухим паром в таком случае будет полезнее.
medicmagazin.ru


 Настойка из лавровых листьев. Возьмите 2ст. ложки измельчённых лавровых листьев (свежих или сухих) и залейте водкой (200мл). Дайте настояться в течение 2-3 дней. Полученный настой необходимо регулярно втирать в место локализации боли.
Настойка из лавровых листьев. Возьмите 2ст. ложки измельчённых лавровых листьев (свежих или сухих) и залейте водкой (200мл). Дайте настояться в течение 2-3 дней. Полученный настой необходимо регулярно втирать в место локализации боли.


 Михеева Екатерина
Михеева Екатерина





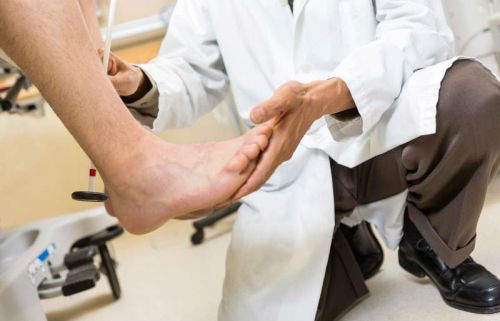
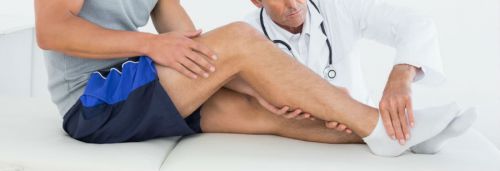












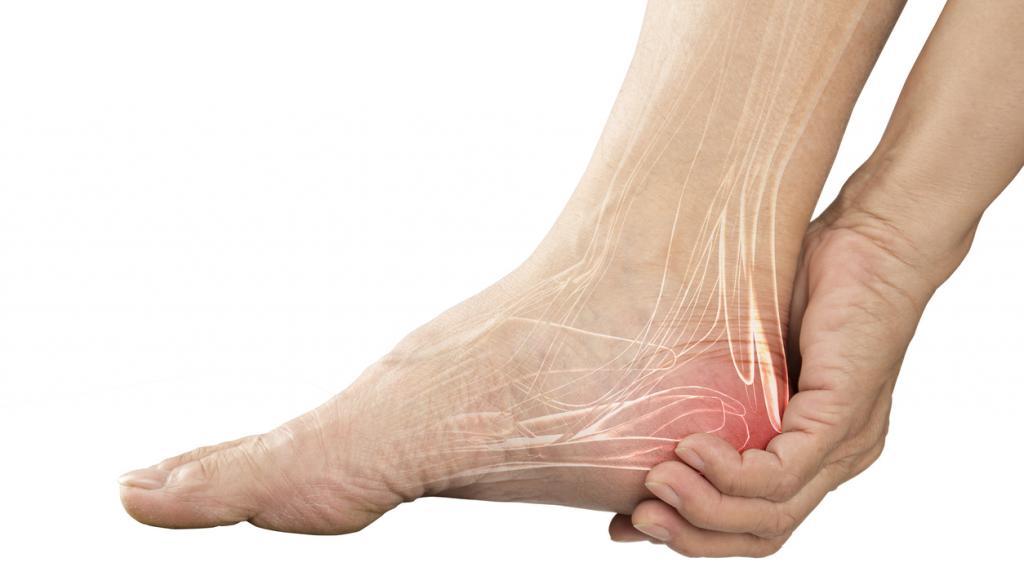


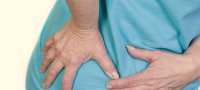




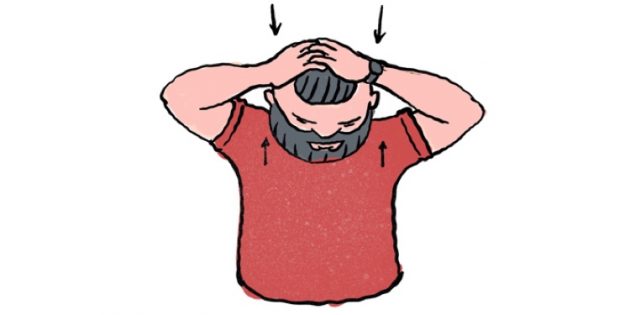

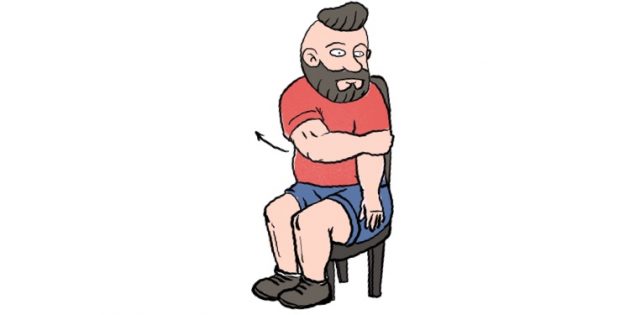
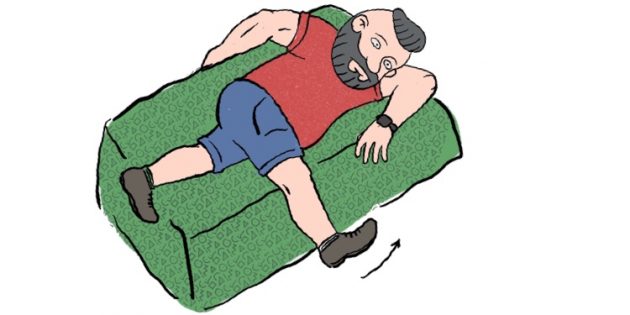

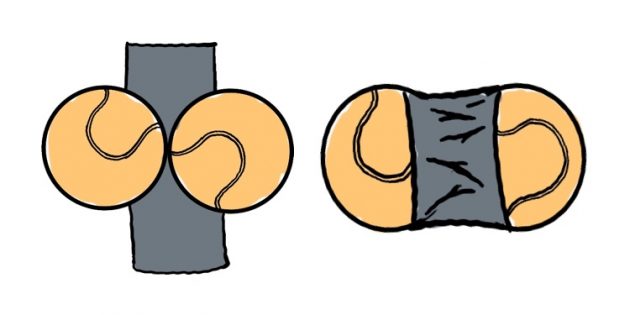 Чтобы расслабить мышцы шеи и особенно подзатылочный участок, лягте на пол. Положите под затылочно-шейный переход связку мячей. Полежите в таком положении 1–2 минуты, надавливая затылком на мячи и слегка перекатываясь вперёд-назад. За счёт такого воздействия мышцы растянутся и расслабятся. Таким же образом можно размять грудной и поясничный отделы позвоночника.
Чтобы расслабить мышцы шеи и особенно подзатылочный участок, лягте на пол. Положите под затылочно-шейный переход связку мячей. Полежите в таком положении 1–2 минуты, надавливая затылком на мячи и слегка перекатываясь вперёд-назад. За счёт такого воздействия мышцы растянутся и расслабятся. Таким же образом можно размять грудной и поясничный отделы позвоночника.
 Причины боли в ногах и в мышцах ног у женщин и мужчин
Причины боли в ногах и в мышцах ног у женщин и мужчин



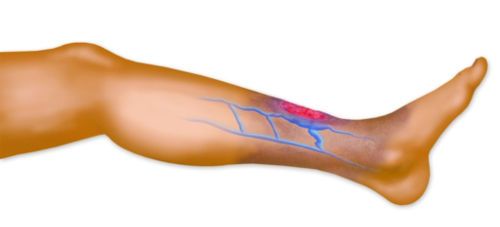
 При варикозе в икроножных мышцах появляется тупая боль, сопровождающаяся жжением, пульсацией, могут возникнуть мышечные спазмы.
При варикозе в икроножных мышцах появляется тупая боль, сопровождающаяся жжением, пульсацией, могут возникнуть мышечные спазмы.
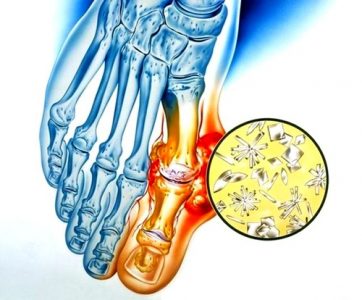
 Уратные соли любят откладываться в суставах ног, вызывая подагру, осталаты – в мышцах. Из-за нарушения водного обмена могут болеть суставы, возникнуть спазмы ножных мышц.
Уратные соли любят откладываться в суставах ног, вызывая подагру, осталаты – в мышцах. Из-за нарушения водного обмена могут болеть суставы, возникнуть спазмы ножных мышц.
 Прежде чем использовать рекомендуемые препараты, процедуры, следует проконсультироваться с лечащим врачом, точно определить причину возникновения боли.
Прежде чем использовать рекомендуемые препараты, процедуры, следует проконсультироваться с лечащим врачом, точно определить причину возникновения боли.











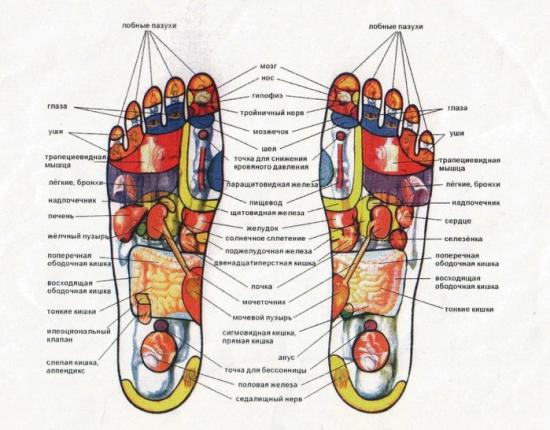
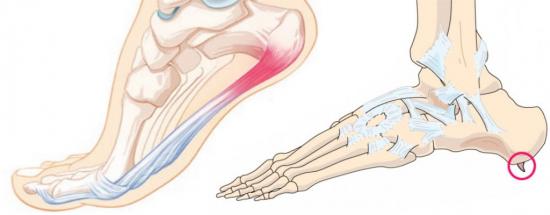


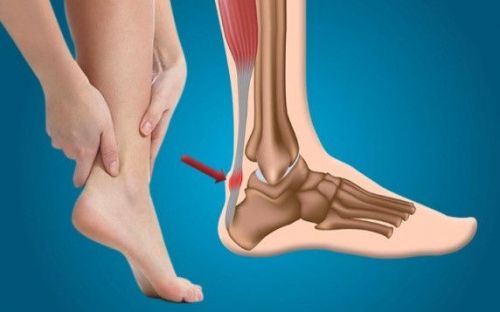
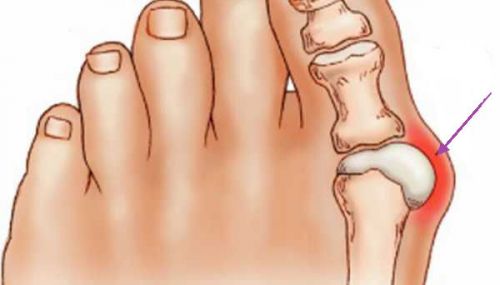

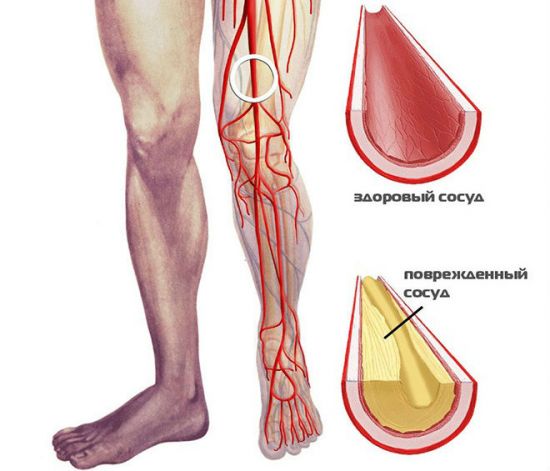
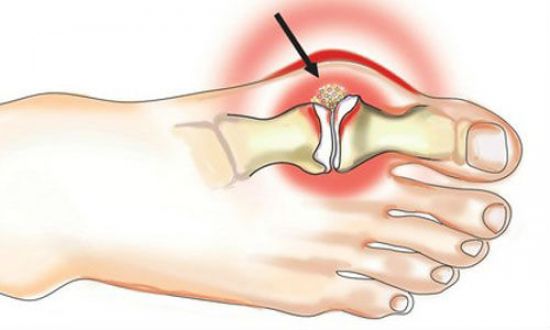
 Многие люди жалуются, что у них болит стопа посередине с внутренней стороны, а причин тому может быть множество. В первую очередь нужно отметить, что проблемы могут возникать по очень простой причине, не связанной с заболеваниями. Это чрезмерное нагружение ног и ношение некачественной или неудобной обуви, например, хождение на каблуках.
Многие люди жалуются, что у них болит стопа посередине с внутренней стороны, а причин тому может быть множество. В первую очередь нужно отметить, что проблемы могут возникать по очень простой причине, не связанной с заболеваниями. Это чрезмерное нагружение ног и ношение некачественной или неудобной обуви, например, хождение на каблуках. Уплощение стопы (или плоскостопие) — это самая часто встречающаяся причина, почему появляется боль в ступне. Плоскостопие может быть врожденным, но это встречается редко, чаще заболевание бывает приобретенным, а причиной его возникновения обычно является воздействие тяжестей, ношение неправильной обуви, малоактивный образ жизни и проблемы с позвоночником.
Уплощение стопы (или плоскостопие) — это самая часто встречающаяся причина, почему появляется боль в ступне. Плоскостопие может быть врожденным, но это встречается редко, чаще заболевание бывает приобретенным, а причиной его возникновения обычно является воздействие тяжестей, ношение неправильной обуви, малоактивный образ жизни и проблемы с позвоночником. Возникнуть пяточная шпора может по различным причинам, ее часто провоцируют деформации стопы, например, плоскостопие, а также ношение неправильной обуви, особенно на высоких каблуках, лишний вес и травмы. В целом, спровоцировать болезнь могут любые негативные факторы, которые воздействуют на стопы, поэтому от возникновения такой проблемы не застрахован ни кто, даже маленькие дети.
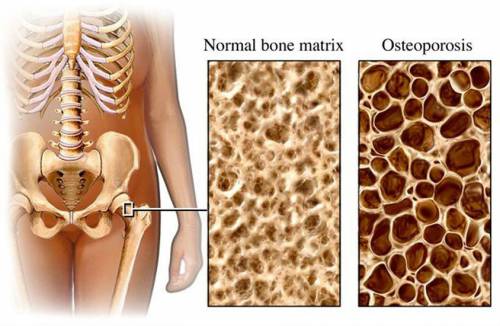
Возникнуть пяточная шпора может по различным причинам, ее часто провоцируют деформации стопы, например, плоскостопие, а также ношение неправильной обуви, особенно на высоких каблуках, лишний вес и травмы. В целом, спровоцировать болезнь могут любые негативные факторы, которые воздействуют на стопы, поэтому от возникновения такой проблемы не застрахован ни кто, даже маленькие дети. Причиной возникновения остеопороза могут стать различные заболевания внутренних органов, это эндокринные нарушения, например, сахарный диабет, гепатит, злокачественные опухоли, хронические воспаления почек. Кроме того, заболевание часто становится спутником пожилых людей, так как с возрастом обменные процессы в организме замедляются и могут вызывать нарушения, если не предпринимать меры профилактики.
Причиной возникновения остеопороза могут стать различные заболевания внутренних органов, это эндокринные нарушения, например, сахарный диабет, гепатит, злокачественные опухоли, хронические воспаления почек. Кроме того, заболевание часто становится спутником пожилых людей, так как с возрастом обменные процессы в организме замедляются и могут вызывать нарушения, если не предпринимать меры профилактики. Первые симптомы заболевания обычно не сильно выражены, ноги быстро устают,в них чувствуется онемение и покалывание. Если на этой стадии не обратиться к врачу, в скором времени ситуация ухудшится, стопы начнут сильно болеть, кожа поменяется цвет, она может стать синюшной или бледной и мраморной.
Первые симптомы заболевания обычно не сильно выражены, ноги быстро устают,в них чувствуется онемение и покалывание. Если на этой стадии не обратиться к врачу, в скором времени ситуация ухудшится, стопы начнут сильно болеть, кожа поменяется цвет, она может стать синюшной или бледной и мраморной. Воспалительное заболевание, при котором страдают сухожилия в любой части организма, называется тендинит. Заболевание обычно возникает в области таза, локтей и коленей, но может поражать и стопы, в этом случае возникает боль с внутренней стороны подошвы.
Воспалительное заболевание, при котором страдают сухожилия в любой части организма, называется тендинит. Заболевание обычно возникает в области таза, локтей и коленей, но может поражать и стопы, в этом случае возникает боль с внутренней стороны подошвы. В этом случае боль с внутренней стороны стопы возникает из-за воспаления связок, появляются болезненные ощущения при движении, может нарушаться двигательная активность сустава, связки рядом с котором поражены, кроме того, ткани могут отекать. Чаще всего заболевание поражает сухожилия и суставы кистей руку, но может возникнуть и в любой другой части организма.
В этом случае боль с внутренней стороны стопы возникает из-за воспаления связок, появляются болезненные ощущения при движении, может нарушаться двигательная активность сустава, связки рядом с котором поражены, кроме того, ткани могут отекать. Чаще всего заболевание поражает сухожилия и суставы кистей руку, но может возникнуть и в любой другой части организма. Спровоцировать боль в любой части стопы, в том числе и с внутренней стороны, может артрит. Это заболевание, при котором воспаляются суставы ступней, они постепенно разрушаются, как следствие, появляется боль, нарушается двигательная активность. Если артрит не лечить, со временем пораженный сустав перестанет работать, он зарастет костной тканью.
Спровоцировать боль в любой части стопы, в том числе и с внутренней стороны, может артрит. Это заболевание, при котором воспаляются суставы ступней, они постепенно разрушаются, как следствие, появляется боль, нарушается двигательная активность. Если артрит не лечить, со временем пораженный сустав перестанет работать, он зарастет костной тканью. К неприятные ощущениям и боли приводят:
К неприятные ощущениям и боли приводят: Если болит стопа посередине с внутренней стороны, причина может быть в деформации. Слабые связки и мышцы, сильные нагрузки, беременность – все это сказывается на состоянии свода ступни. От данной патологии не застрахован не один из возрастов.
Если болит стопа посередине с внутренней стороны, причина может быть в деформации. Слабые связки и мышцы, сильные нагрузки, беременность – все это сказывается на состоянии свода ступни. От данной патологии не застрахован не один из возрастов.

 Чтобы купировать боль и ликвидировать воспаление, назначают нестероидные препараты. Если патология затронула суставные структуры, понадобятся хондропротекторы.
Чтобы купировать боль и ликвидировать воспаление, назначают нестероидные препараты. Если патология затронула суставные структуры, понадобятся хондропротекторы.
















 Загрузка…
Загрузка…
 При остеохондрозе человек может ощущать и немение в пальцах.
При остеохондрозе человек может ощущать и немение в пальцах. Очень часто кальцинаты откладываются в области фаланг пальцев.
Очень часто кальцинаты откладываются в области фаланг пальцев. Переохлаждение организма — пусковой механизм для такой болезни.
Переохлаждение организма — пусковой механизм для такой болезни. Если конечности получили повышенную нагрузку на тренировке, то мышечная ткань может воспалиться.
Если конечности получили повышенную нагрузку на тренировке, то мышечная ткань может воспалиться. Когда хрящевая ткань разрушается, то сочленение заметно отекает.
Когда хрящевая ткань разрушается, то сочленение заметно отекает. Когда сухожили постоянно перенапрягаются, то они со временем перенапрягаются.
Когда сухожили постоянно перенапрягаются, то они со временем перенапрягаются. Отечность и ломоту в конечности можно убрать Долгитом.
Отечность и ломоту в конечности можно убрать Долгитом. Плечевое сочленение перестанет беспокоить после электрофореза.
Плечевое сочленение перестанет беспокоить после электрофореза.











 Каждый человек хотя бы раз в жизни сталкивался с ситуацией, когда болят руки. Нередко спазмы локализуются в каком-то одном месте либо распространяются на весь сустав, захватывая кисть. Сразу определить фактор, вызвавший данное явление, сложно, т. к. это может быть просто результатом физических нагрузок, переутомления или серьезных проблем со здоровьем.
Каждый человек хотя бы раз в жизни сталкивался с ситуацией, когда болят руки. Нередко спазмы локализуются в каком-то одном месте либо распространяются на весь сустав, захватывая кисть. Сразу определить фактор, вызвавший данное явление, сложно, т. к. это может быть просто результатом физических нагрузок, переутомления или серьезных проблем со здоровьем.
 Воспаление шейного отдела позвоночника начинается от верхней конечности, отмечается при поворотах головы. Редко возможны онемение, ползание мурашек. Артрит и артроз ведут к изменению и дистрофии костных тканей, хрящей. В результате появляются спазмы в области шеи, в плече и предплечье. Артроз ведет к накоплению солей в хрящевой массе, в результате чего ее поверхность становится жесткой и вызывает воспаление мягких тканей. Предпосылками заболевания служат травмы, переохлаждения, ранее перенесенные инфекции.
Воспаление шейного отдела позвоночника начинается от верхней конечности, отмечается при поворотах головы. Редко возможны онемение, ползание мурашек. Артрит и артроз ведут к изменению и дистрофии костных тканей, хрящей. В результате появляются спазмы в области шеи, в плече и предплечье. Артроз ведет к накоплению солей в хрящевой массе, в результате чего ее поверхность становится жесткой и вызывает воспаление мягких тканей. Предпосылками заболевания служат травмы, переохлаждения, ранее перенесенные инфекции.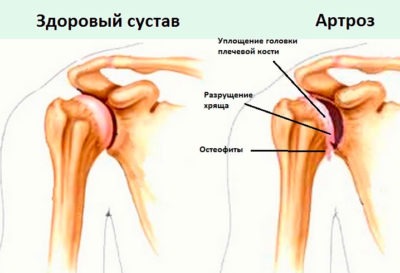 Виновниками боли в руках являются остеохондроз, плечелопаточный периартрит, артрит, артроз. В зависимости от того, какая часть поражена, болит правая либо левая сторона. Основаниями для развития заболеваний становятся наследственность, вредные привычки, травмы, возрастные изменения, инфекции, сахарный диабет, гормональные расстройства. Симптомы: невозможно поднять руку, скованность, ограниченность в движениях. При остром течении периартрита наблюдается усиление воспалительного процесса, повышение температуры тела. Артралгия характеризуется повышенной температурой пораженного места, покраснением, припухлостью, скоплением жидкости в полости сустава.
Виновниками боли в руках являются остеохондроз, плечелопаточный периартрит, артрит, артроз. В зависимости от того, какая часть поражена, болит правая либо левая сторона. Основаниями для развития заболеваний становятся наследственность, вредные привычки, травмы, возрастные изменения, инфекции, сахарный диабет, гормональные расстройства. Симптомы: невозможно поднять руку, скованность, ограниченность в движениях. При остром течении периартрита наблюдается усиление воспалительного процесса, повышение температуры тела. Артралгия характеризуется повышенной температурой пораженного места, покраснением, припухлостью, скоплением жидкости в полости сустава.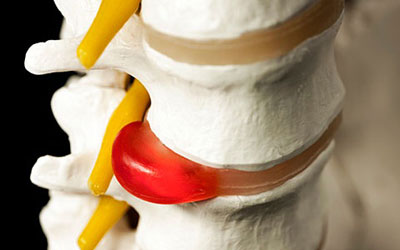 Грыжа образуется, когда межпозвоночный диск разрывается, его фрагменты выпадают в позвоночный канал и развивается выпуклость. Патология может возникнуть в поясничном, грудном, шейном отделах. О грыже в шейном отделе свидетельствует слабость в предплечьях, болит и ноет рука от плеча до кисти, немеют пальцы. Пациенту трудно даже сжимать фаланги. Дополнительно присоединяются головные боли, головокружения, шум в ушах, высокое артериальное давление, спазмы в воротниковой зоне.
Грыжа образуется, когда межпозвоночный диск разрывается, его фрагменты выпадают в позвоночный канал и развивается выпуклость. Патология может возникнуть в поясничном, грудном, шейном отделах. О грыже в шейном отделе свидетельствует слабость в предплечьях, болит и ноет рука от плеча до кисти, немеют пальцы. Пациенту трудно даже сжимать фаланги. Дополнительно присоединяются головные боли, головокружения, шум в ушах, высокое артериальное давление, спазмы в воротниковой зоне. Представляет собой воспалительную реакцию в одной или нескольких скелетных мышцах. Провоцирующими факторами являются недавно перенесенные грипп, ОРВИ, простуда, токсикоинфекции, травмы, переохлаждения, ревматоидный артрит, красная волчанка, аутоиммунные заболевания. Признаки: спазмы в шее, боль в правом или левом плече, гиперемия кожных покровов, горячность участка. К острому миозиту присоединяется субфебрилитет, лихорадка, озноб, мигрени, увеличение объема лейкоцитов в крови, уплотнение мышечных тканей.
Представляет собой воспалительную реакцию в одной или нескольких скелетных мышцах. Провоцирующими факторами являются недавно перенесенные грипп, ОРВИ, простуда, токсикоинфекции, травмы, переохлаждения, ревматоидный артрит, красная волчанка, аутоиммунные заболевания. Признаки: спазмы в шее, боль в правом или левом плече, гиперемия кожных покровов, горячность участка. К острому миозиту присоединяется субфебрилитет, лихорадка, озноб, мигрени, увеличение объема лейкоцитов в крови, уплотнение мышечных тканей.
 Способствуют возникновению патологии падения на руку, резкий вывих, разрыв мышечной ткани, сухожилий, чрезмерное перенапряжение руки во время работы, долгое нахождение в неудобном положении. Смещение плечевой кости ведет к появлению гематомы, кровоизлиянию, отеку, повышению температуры пораженного участка. При вывихе слышится легкий щелчок. Иногда кость смещается из-за износа тканей или при остеопорозе, когда организм испытывает дефицит кальция. Перелом заметен сразу — возникает резкое, сильное недомогание, человек не способен пошевелить конечностью.
Способствуют возникновению патологии падения на руку, резкий вывих, разрыв мышечной ткани, сухожилий, чрезмерное перенапряжение руки во время работы, долгое нахождение в неудобном положении. Смещение плечевой кости ведет к появлению гематомы, кровоизлиянию, отеку, повышению температуры пораженного участка. При вывихе слышится легкий щелчок. Иногда кость смещается из-за износа тканей или при остеопорозе, когда организм испытывает дефицит кальция. Перелом заметен сразу — возникает резкое, сильное недомогание, человек не способен пошевелить конечностью.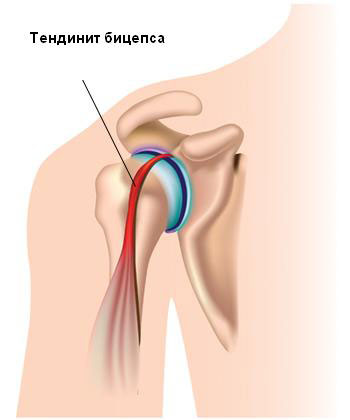 К поражению плечевой области ведут обилие микротравм, профессиональная деятельность, реактивный артрит, остеохондроз, остеопороз, подагра, инфекционные заболевания, стрессовые состояния, сахарный диабет. Также ей способствуют врожденная дисплазия, низкий иммунитет, потеря эластичности, упругости сухожилий. Свидетельством тендинита будут припухлость, краснота эпидермиса, наличие уплотнений в пораженном месте, повышенная температура, пощелкивания, слышимые даже без использования фонендоскопа, невозможность поднять руку. Впоследствии происходит атрофия мышечной ткани.
К поражению плечевой области ведут обилие микротравм, профессиональная деятельность, реактивный артрит, остеохондроз, остеопороз, подагра, инфекционные заболевания, стрессовые состояния, сахарный диабет. Также ей способствуют врожденная дисплазия, низкий иммунитет, потеря эластичности, упругости сухожилий. Свидетельством тендинита будут припухлость, краснота эпидермиса, наличие уплотнений в пораженном месте, повышенная температура, пощелкивания, слышимые даже без использования фонендоскопа, невозможность поднять руку. Впоследствии происходит атрофия мышечной ткани.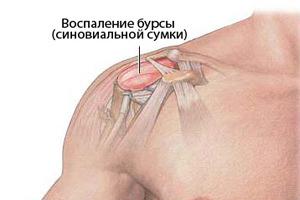 Свое название болезнь получила из-за образования жидкости в бурсе (синовиальной сумке), которая расположена около каждого сустава. Любое движение сопровождается трением сухожилий и костей, поэтому синовиальная сумка воспаляется по-разному. Когда возникает боль в правой или левой руке, это значит, что бурса воспалилась. Причинами такого явления, как правило, являются чрезмерные нагрузки, перенапряжения, травмы. Визуально бурсит проявляется отечностью тканей, покраснением.
Свое название болезнь получила из-за образования жидкости в бурсе (синовиальной сумке), которая расположена около каждого сустава. Любое движение сопровождается трением сухожилий и костей, поэтому синовиальная сумка воспаляется по-разному. Когда возникает боль в правой или левой руке, это значит, что бурса воспалилась. Причинами такого явления, как правило, являются чрезмерные нагрузки, перенапряжения, травмы. Визуально бурсит проявляется отечностью тканей, покраснением.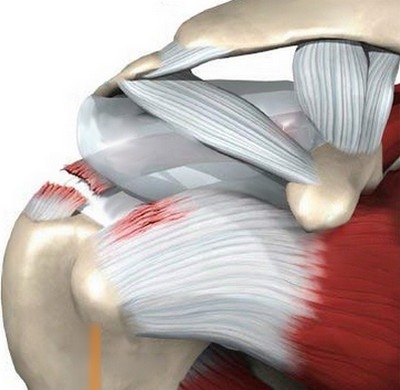 Что это такое? Признаком становится вращение плеча на 30 градусов. Причиной данного заболевания служит попадание кальциевых солей, их мелких частиц в субакромиальную сумку. Невозможно полноценно повернуть сустав, отвести плечо назад, вперед.
Что это такое? Признаком становится вращение плеча на 30 градусов. Причиной данного заболевания служит попадание кальциевых солей, их мелких частиц в субакромиальную сумку. Невозможно полноценно повернуть сустав, отвести плечо назад, вперед.






 Устранить болевой синдром и восстановить функции сочленения можно и немедикаментозным лечением. Снижают нагрузки на локтевой сустав ортезы или бандажи — специальные ортопедические приспособления. Помогают справиться с проблемой физиотерапевтические процедуры, например, парафиновые аппликации или озокерит. Если внутри синовиальной сумки скапливается жидкость, может понадобиться аспирация жидкости и дренаж. Применяются следующие способы лечения:
Устранить болевой синдром и восстановить функции сочленения можно и немедикаментозным лечением. Снижают нагрузки на локтевой сустав ортезы или бандажи — специальные ортопедические приспособления. Помогают справиться с проблемой физиотерапевтические процедуры, например, парафиновые аппликации или озокерит. Если внутри синовиальной сумки скапливается жидкость, может понадобиться аспирация жидкости и дренаж. Применяются следующие способы лечения:















 Боли в спине, суставах и мышцах хотя бы однажды чувствовал любой человек.Традиционные методы лечения зачастую не избавляют полностью от болевого синдрома и при этом негативно влияют на другие органы и системы. Читайте, как выбрать подходящий для вас пластырь, в чем отличие разных видов между собой и в сравнении с другими методами лечения.
Боли в спине, суставах и мышцах хотя бы однажды чувствовал любой человек.Традиционные методы лечения зачастую не избавляют полностью от болевого синдрома и при этом негативно влияют на другие органы и системы. Читайте, как выбрать подходящий для вас пластырь, в чем отличие разных видов между собой и в сравнении с другими методами лечения. Обладающие обезболивающим действием. Основное вещество может быть представлено НПВС (диклофенак, кетотоп), анестетиками местного действия (лидокаин), лекарственными травами (китайский обезболивающий пластырь, в основе – опыт нетрадиционной медицины), биодобавками (пластыри с использованием нанотехнологий)
Обладающие обезболивающим действием. Основное вещество может быть представлено НПВС (диклофенак, кетотоп), анестетиками местного действия (лидокаин), лекарственными травами (китайский обезболивающий пластырь, в основе – опыт нетрадиционной медицины), биодобавками (пластыри с использованием нанотехнологий) длительное (до 12 часов) обезболивающее действие, лидокаин действует непосредственно на нервные окончания, не травмируя слизистую ЖКТ,
длительное (до 12 часов) обезболивающее действие, лидокаин действует непосредственно на нервные окончания, не травмируя слизистую ЖКТ,
 Цена
Цена