Гимнастика при боли в пояснице – 15 упражнений для мгновенного облегчения боли в пояснице
Упражнения при болях в пояснице — лечим спину комплексом ЛФК
Какие выполнять упражнения для поясницы, если часто мучают болевые ощущения? Укреплять позвонки для позвоночника смысла не имеет, ведь мы не способны на них воздействовать.
Если болит поясница, то упражнения позволяют только развить мускулатуру, однако не убирают основного заболевания.
Причина болей – это часто грыжа, сколиоз, остеохондроз и другие подобные проблемы. Предупредить все эти болезни можно, но только если вовремя начать заниматься ЛФК.

Выполнение упражнений или зарядки для поясничного отдела позвоночника обязательно практически для всех пациентов, которые страдают от болевых ощущений в этом участке спины.
Особенно это касается тех, кто физические упражнения обычно игнорирует и вынужден из-за работы ограничивать двигательную активность.
Дело в том, что скелет в поясничном отделе чаще всего подвергается травмированию, да и защиты дополнительной здесь нет. Поэтому ослабление мышечных волокон приводит к тому, что появляются боли в спине.
Способна ли одна лишь гимнастика для поясницы избавить от боли? Конечно, нет. Точнее, не во всех случаях, ведь очень важно знать, что послужило причиной их появления.
Однако даже если имеются какие-либо заболевания позвоночника, все равно врачи назначают физические упражнения.
При этом полностью забыть о болевых ощущениях можно лишь при их сочетании с физиотерапевтическими методиками и медикаментами.

Если у вас имеется какое-либо заболевание позвоночника (а, например, остеохондроз диагностируют в большинстве случаев), то важно вовремя заниматься лечением.
Лечебная физкультура имеет огромное значение в качестве вспомогательной терапии, которая ускоряет терапию и способствует избавлению от боли.
Каким образом получается в домашних условиях избавляться от боли в пояснице при помощи даже самой простой зарядки? Все достаточно просто, ведь ЛФК позволяет:
- расслабиться перенапряженным мышечным волокнам;
- убрать спазм;
- обеспечить в больной области приток крови, а значит, и ускорить регенерацию;
- укрепить вокруг позвоночного столба мышечный корсет;
- растянуть мышцы.
На занятие ЛФК в день для достижения такого результата достаточно выделять хотя бы 10 минут. А если заниматься ежедневно по 2-3 раза в качестве дополнения к физиотерапии и медикаментам, то прогресс будет виден гораздо раньше.
В период обострения выполнять упражнения для пояснично-крестцового отдела позвоночника можно, но только с высокой осторожностью.
Очень важно точно знать, какая именно болезнь послужила причиной острого приступа, так как при некоторых патологиях или при, например, травмах, лучше лишний раз не тревожить больную область.
И напротив, гимнастика для поясничного отдела является отличным способом снять боль при защемлении нервов или остеохондрозе, поскольку способна улучшить местное кровообращение, а это позволит снять спазм.
Многие движения так же направлены на то, чтобы убрать защемление корешка нерва между участками кости.

Еще до того, как развился острый приступ, нужно постараться ликвидировать болевые ощущения, чтобы они не успели прогрессировать, так как упражнения при боли сильного характера выполнять нельзя.
На этом этапе постарайтесь очень осторожно выполнить любое из описанных ниже заданий, а желательно все и по 3-5 раз:
- Прилягте на кровать, кушетку, диван, которые имеют твердую поверхность. Ноги при этом должны быть на свободном пространстве, т. е. свисать вниз. Закройте глаза и сосредоточьтесь на дыхании. Выполните пять полных вдохов, будто бы наполняя дыханием вначале живот, а после и грудную клетку. После этого осторожно потянитесь всем телом.
- Поза – коленно-локтевая. Сделать вдох, на выдохе сильно сжать ягодицы и спустя 3-10 секунд расслабиться и вдохнуть. Если состояние позволяет, далее можно выгнуть спину или прогнуться в спине, сохраняя ровное дыхание.
- Если вы уверены, что у вас возникли негативные симптомы из-за защемления спины, нужно повиснуть на перекладине на несколько десятков секунд. Можно выполнить дополнительные движения – подъемы ног или повороты туловища.
При острой боли выполнение любых упражнений лучше сократить до минимума. Многие врачи советуют на этот период и вовсе быть менее активными и максимально разгрузить позвоночник, чтобы избежать усугубления клинических симптомов.
Поэтому на данном этапе уделите внимание другим методикам лечения – медикаментозной терапии, легкому массажу или компрессам на основе лечебных и обезболивающих мазей.
В острую фазу обострения боль бывает невыносима. Постарайтесь не перегружать поясницу и поддерживайте постельный режим. Если рабочий график подобного не позволяет – постарайтесь максимально ограничить движения и носите поддерживающий корсет. Упражнения противопоказаны.

Разумный подход – это одно из самых важных правил при занятиях. Комплекс упражнений должен включать разные виды гимнастики.
Например, нет смысла излишне нагружать поясницу, если она болит, так как в этой ситуации больше подойдут расслабляющие задания.
А если вы выполняете гимнастику уже долгое время, то обязательно стоит дополнить ее более сложными вариациями нагрузки.
Неважно, лечите ли вы при помощи ЛФК боль в крестцовом отделе позвоночника, в пояснице или грудном отделе, очень важно всегда это делать правильно. Излишнее перенапряжение мышц приведет к усилению боли.
Именно поэтому важно не только дозировать нагрузку – каждая тренировка должна начинаться с разминки, пусть даже и самой простой.
Выполнив на протяжении 5-10 минут простые разминочные движения, можно едва ли не полностью обезопасить себя от дополнительного травмирования мышц.

Каждое из описанных ниже упражнений следует повторять примерно по одной минуте:
- Расставить ноги широко и выполнить кругообразное вращение тазом. Для удобства можно руки установить на пояс.
- Отлично помогают подготовить поясницу к дальнейшей нагрузке наклоны в левую и правую стороны. При этом одну руку стоит удерживать на талии, а второй тянуться в сторону наклона, чтобы больше растянуть и подготовить мышцы.
- Наклоны назад и вперед тоже желательно делать с максимальным отклонением.
- Подъем ног к животу по очереди.
- Круговые отведения ног вбок.
- Бег или ходьба на месте.
Желательно размять не только поясницу, но и другие части тела. Например, выполнив кругообразные движения руками. Хорошей разминкой будет являться даже получасовая прогулка перед выполнением основных упражнений.
Упражнения на растяжку мышечных волокон очень полезно выполнять при боли в пояснице.
При этом зарядка с такими заданиями может быть, как самостоятельной тренировкой, так и вариантом заминки после выполнения других упражнений.
Последний вариант даже предпочтительнее, поскольку к концу отведенного для гимнастики времени уже достаточно хорошо разогреты все мышцы.

Многие знакомы с упражнениями для растяжки ног, но точно не знают, что делать, если растягивать нужно поясницу. Примеры упражнений таковы:
- Наклон вбок. Это задание подходит как для разминки, так и для растяжки, отличие заключается лишь в том, насколько долго оно выполняется и как далеко старается достать человек ладонью.
- Наклон вперед. Тоже нужно делать медленно. Желательно сцепить в замок руки и ладонями прикоснуться вначале к пальцам одной стопы, после к другой и к полу посередине них – это самая низкая точка наклона.
- Сесть, вытянуть перед собой ноги. В начале упражнения наклониться и постараться как можно дальше достать кончиками пальцев рук. Необходимо следить за тем, чтобы не перегружалась нижняя часть ног, а нагрузка приходилась именно на нижнюю поверхность спины.
- Сядьте на колени, поставьте ладони перед собой. Не отрывая их от пола, скользите ими вперед, медленно растягиваясь. Как только вы коснетесь грудью пола, задержитесь в этом положении и начинайте так же неторопливо возвращаться в исходную позицию.
Очень важно соблюдать плавность движений и стараться занять максимально неудобную для нынешнего состояния мышц позу. Главное, задержаться в этом положении на 15-30 секунд, а после вернуться в начальную позицию.
Очень многие представляют, что выполнение упражнений на фитболе представляет ценность разве что для худеющих. Однако гимнастика при болях в пояснице посредством этого мяча может немало разнообразить задания, а это значит, что и проработать мышечных групп получится гораздо больше.
Например, можно воспользоваться следующим комплексом:
- Установить ноги на фитбол и выполнить несколько отжиманий.
- Улечься на мяч животом, руками опереться об пол, ноги согнуты в коленях. На счет «раз» поднять ноги, на счет «два» — вернуться в ИП. Для усложнения задачи можно не помогать себе руками.
- Установить ноги на фитбол, руки поставить на пол. Выполнить несколько раз подъем таза вверх.
- Вновь прилечь на мяч нижней частью живота и бедрами, ноги лучше как-то зафиксировать для лучшей устойчивости. Руки убираем за голову и делаем несколько подъемов туловища вверх.
- Данное упражнение похоже на то, что описано выше, только упираться в фитбол следует грудью, а поднимать вверх уже ноги.

Мышцы спины отлично помогает укреплять йога. Размеренные движения и спокойные позы только с первого взгляда кажутся легкими для выполнения.
На самом же деле асаны сильно нагружают мышцы, причем задачи перед йогом постепенно усложняются.
Если вы желаете заняться укреплением мышечного корсета посредством йоги, обязательно ищите опытного инструктора.
Начальные упражнения не представляют особой сложности, но далее за упражнениями новичка должен следить уже мастер, иначе высок риск навредить себе.
Делать упражнения на расслабление мышц желательно в конце комплекса, когда основная часть сил уже потрачена на более сложные задачи и появляется желание расслабиться.
При помощи такой гимнастики можно достигнуть этого эффекта и поспособствовать большему приливу крови в поясничную область:
- Присядьте на колени и потянитесь вверх, после займите ИП.
- Лягте на пол и хорошо потянитесь, так, будто вы проснулись утром.
- Встаньте на четвереньки и выполните упражнение «Кошка»: прогнитесь в пояснице, подавшись вперед, словно вы подныриваете под препятствие.
- Выполните упражнение «Березка».

Боль в пояснице можно снимать расслабляющими упражнениями, однако в дальнейшем всегда нужно стараться максимально усложнить себе задачу. Отлично в этом помогают базовые силовые упражнения – их выполнять получится даже дома.
Укреплению поясницы, например, помогут такие занятия, как:
- гиперэкстензия;
- приседания;
- отжимания с отягощением на пояснице;
- подтягивания.
Упражнения для поясничного отдела, которые помогли бы снять боль, какими они должны быть? В первую очередь, низкоамплитудными, то есть делать их требуется без резких движений, не перегружая себя.
Упражнения для снятия возникшей боли в пояснице могут быть такими:
- Прилягте на спину, расслабьтесь, а потом поднимите таз и удерживайте некоторое время такое положение.
- ИП – лежа на животе. Из данного положения необходимо разом поднять как можно выше грудную клетку и ноги, задержаться на 3 секунды так и вновь расслабиться.
- Поднимитесь на цыпочки и постарайтесь будто бы потянуться всем телом ввысь.
- Установите руки на перекладину и, потянувшись, прогнитесь вперед, стараясь максимально выгнуть спину.
- Присядьте на стул и, обхватив себя руками, начинайте плавно отклоняться сначала вперед, а после возвращение в ИП в стороны.
Упражнения против боли в пояснице не смогут полноценно избавить от этого симптома, если приступ острый. В подобной ситуации лучше заняться медикаментозным лечением.
Гимнастические упражнения, которые направлены на укрепление мышечного корсета, достаточно сложно будет выполнить неподготовленному человеку.
Если вы входите в их число, то зарядка для пояснично-крестцового отдела вам подойдет лучше, а как только вы будете готовы, можно перейти к более сложным задачам:
- Нужно прилечь, но так, чтобы спина находилась на твердой поверхности. Колени подтягиваем к животу и перехватываем их руками. Из этого положения нужно постараться плечами и грудью потянуться вперед, к согнутым коленям.
- Остаемся лежать, но поднимаем ноги вверх, например, на диван, кресло. Выполняем несколько подъемов таза на максимально возможную высоту.
- включают и обычные отжимания. Их желательно выполнять столько, сколько может выдержать тело.
- Вис на перекладине. Желательно дополнить его подъемом ног вверх. Когда упражнение будет легко получаться, усложняем его, стараясь удержать нижние конечности в поднятом положении по 15-40 секунд.
- Не только вис, но и подтягивания позволяют проработать мышцы спины.
- Планка. Одно из простых, но эффективных упражнений. Принцип заключается в том, чтобы удержать себя в положении, как при отжимании, но только с опорой на предплечья, а не на ладони.
Чем зарядка отличается от ЛФК для пояснично-крестцового отдела? Дело в том, что первый вариант занятий занимает несколько меньше времени и включает больше более легких упражнений для пояснично-крестцовой части позвоночника.
Вот несколько простых, но эффективных заданий:
- Прилягте на пол, расслабьтесь. Если нужно больше устойчивости, расположите руки вдоль тела или расставьте их вширь. Сожмите ноги вместе и, подняв их, прижмите к животу. Повторить 10 раз.
- Встаньте на четвереньки. Поочередно поднимайте одну руку и противоположную ногу. Одна из вариаций упражнения – разгибать конечности, попеременно по 15 раз.
- Просто походите на четвереньках.
- Выполните «Ножницы» ногами.
- Около 5 минут делайте упражнение «Велосипед».
- Лягте на спину, руки расположите ладонями вниз вдоль туловища. 25 раз поднимайте таз на максимально возможную точку, задерживайтесь в ней на 7-10 секунд и возвращайтесь в ИП.

Когда боль сосредоточена именно в крестце, стоит проконсультироваться у врача и подобрать индивидуальные занятия. В некоторых подобных случаях нагрузки и вовсе будут противопоказаны.
Если времени не так много, можно просто выполнить разминочные упражнения. Они тоже идеально подойдут, например, утром, а вечером уже можно будет выполнить более сложный комплекс.
Выполнять зарядку легко можно и дома. Подскажет, как правильно выполнять упражнения для поясницы видео-инструкции.
Время физических тренировок всегда нужно подбирать с умом, так как не всегда упражнения при болях в пояснице уместны. Запрещено делать интенсивную гимнастику в остром периоде.
Так же, если болит часто, и вы решили заниматься укреплением спины для избавления от этих болей, то вначале удостоверьтесь, что вы не имеете противопоказаний к занятиям.
Запрещена лечебная физкультура при:
- обострениях хронических болезней;
- перенесенных в недавних прошлых травмах;
- наличии грыж либо опухолей;
- если имеются проблемы с почками;
- при ОРВИ.
Однако всегда по поводу целесообразности занятий гимнастикой при болях всегда следует консультироваться с врачом, поскольку причин этого симптома достаточно много.

Гимнастика от болей в пояснице помогает только при условии регулярного выполнения. Если постоянно делать перерывы, то даже самые интенсивные занятия не будут иметь смысла. Лучше по 10-20 минут, но ежедневно нагружать свою спину.
Несомненно, гимнастика играет немалую роль в укреплении поясничных мышц, особенно если при этом человек сменил образ жизни.
Однако не нужно забывать, что при защемлении межпозвоночных дисков или в других не менее серьезных случаях немалое значение играет роль медикаментозная терапия и ее своевременность.
Поэтому лечебная гимнастика для поясничного отдела вашего позвоночника не должна заменять основное лечение и врачебную помощь.
Видео об упражнениях для поясницы
sustavinfo.ru
Упражнения при болях в пояснице, как снять боль в спине в домашних условиях
Причины появления болевого синдрома в поясничном отделе позвоночника могут быть разные. Это и патологические изменения позвоночного столба (остеохондроз), дистрофические изменения системы мышц области спины. Среди всех возможных способов борьбы с этим недугом, разберем подробно какие упражнения помогут при болях в пояснице.
К появлению боли также может привести и неправильное движение, зачастую резкое, когда происходит защемление нерва, способствующее в дальнейшем к появлению болезненных ощущений.
Преимущества физических упражнений
Занятия физическими нагрузками занимает одно из первых мест по мероприятиям, направленным на устранение боли в спине. Данный тип лечебного воздействия происходит по разным вариантам и имеет свои преимущества:
- Тренировки для поясничной области позвоночника способствуют вытягиванию и расслаблению гладкой мускулатуры.
- Регулярная работа мышц, поможет укрепить и восстановить всю поясничную область позвоночника. Это влияет не только на этиологию появления болевого синдрома, но и на общее состояние человека.
- При физических нагрузках происходит увеличение кровообращения в циркуляторном русле. Это способствует улучшению всасывания питательных веществ в суставной аппарат, позвонки, а также восстановлению функции межпозвоночных структур.
Перед тем, как начать заниматься тренировочным комплексом, рекомендуется проконсультироваться с врачом на наличие возможных противопоказаний и сопутствующих патологий.
Рассмотрим рекомендации доктора Евдокименко по гимнастике при обострении грыжи диска или поясничного остеохондроза. Данные упражнения также подойдут для лечения поясничных болей или прострела из поясницы в ногу.
Занимаясь самолечением, можно серьезно нанести вред здоровью, поэтому не стоит заниматься неподходящими упражнениями. Важен правильный подбор комплекса тренировок.
Универсальным решением являются проверенные упражнения из области Лечебной Физической Культуры (ЛФК).
Роль ЛФК для лечения болей в спине
Зачастую при болях в спине, особенно если ее причиной являются патологические изменения позвоночного столба, применяют консервативные методы лечения, основанные на приеме нестероидных противовоспалительных препаратов. При этом, ведущая роль отводится к занятиям лечебной физкультурой.
Чем полезны занятия лечебными тренировками при болях в спине?
Во-первых, физическая нагрузка способствует поддержанию гладкой мускулатуры позвоночника, возвращает активную форму спины, что позволяет легче переносить повседневную деятельность.
- Укрепленные мышцы и связочный аппарат не допускают смещения позвонков при неловком или резком движении туловища, поднятии увесистых предметов, препятствуют возникновению различных травм.
- Умеренные занятия физическими упражнениями способствуют нормализации обменных процессов в организме. Это улучшает всасывание витаминов и полезных веществ, необходимых для костной и хрящевой тканей.
У лиц, ведущих вялый, малоподвижный образ жизни, в первую очередь нарушаются метаболические процессы, что в дальнейшем приводит к развитию патологий опорно-двигательного аппарата.

Занятия лечебной физкультурой приносят разноплановую пользу для организма:
- При помощи тренировок нормализуется циркуляторное кровообращение, улучшается приток кислорода к тканям.
- Понижается нагрузка на позвоночные диски, ввиду расширения пространства между позвонками.
- Проходит спазм гладкой мускулатуры.
- Увеличивается работоспособность.
- Устраняется защемление нервных окончаний, с последующим исчезновением болевого синдрома.
Лечебной гимнастикой можно заниматься не только в больницах или специализированных учреждениях. К проведению упражнений не помешает и домашняя обстановка, здесь главное – это правильный тренировочный комплекс.
Упражнения, снижающие боль в спине
Следующий комплекс в первую очередь направлен на снижение болевого синдрома в спине и проводиться медленно, размеренно, а дыхание должно сохраняться свободным.
(1) – Ягодичный мостик
Примите лежачее положение на спине на полу, при этом, ноги согнуть в коленях. Поднимите вверх таз и замрите в таком состоянии на несколько секунд. Максимально выдохните, медленно опускаясь в первоначальное положение.

(2) – Лодочка
Перевернитесь на переднюю брюшную стенку, руки протяните вдоль тела, вверх ладонями. Одновременно поднимайте голову, плечи и нижние конечности. Ваше туловище должно быть похожим на форму лодочки. Такое упражнение помогает устранить боль в крестцово-поясничном отделе позвоночника.

(3) – Растяжка мышц сгибателей спины
Теперь лягте на спину. Левую ногу необходимо согнуть в колене, притягивая ее руками к области груди. То же самое следует повторить и с правой ногой. Затем, нужно подтянуть обе конечности к груди. В этом положении стоит замереть на несколько секунд, не спеша, качаясь на спине.

(4) – Растяжка спины
Возьмите стул и сядьте на него. Возьмитесь за его нижний край руками, и сильно прижимаясь, делайте наклоны вперед, назад. Данное движение устранит в спине застойные явления, улучшая циркуляторное кровообращение. Упражнение полезно выполнять лицам, много времени сидящих в офисе.

(5) – Разминка спины
Займите коленно-локтевую позу. Плавно опускайтесь на ягодицы, чтобы они касались пяток. Необходимо повторить упражнение 7 раз.

Комплекс на спину от доктора Бубновского
Есть ряд тренировочных методик, разработанных доктором Бубновским. Упражнения направлены на устранение болей в спине и поясничной области.
(1) – Ходьба на четвереньках
Физическая нагрузка, которая показала хорошие результаты – ходьба на четвереньках. Используйте ее в качестве разминки.

(2) – Подъем ног из положения лежа
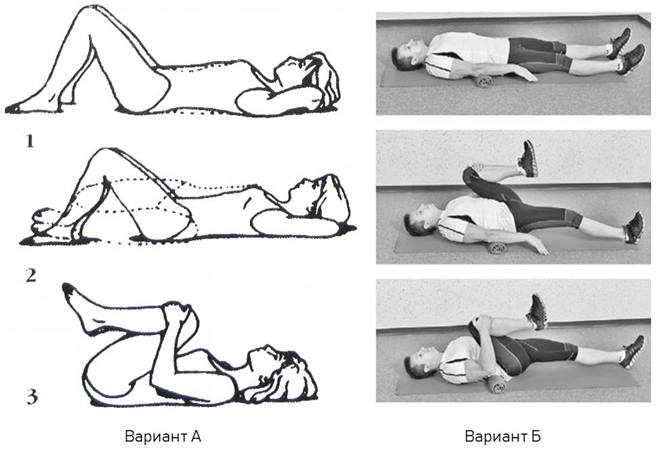
Вариант А. Займите лежачее положение и расслабьтесь. Ноги должны быть согнуты в коленях, а руки необходимо скрепить за головой. Заранее следует подготовить холодный компресс, положив его под поясничную область. Одновременно прижимайте голову к груди (скручивание) и подтягивайте нижние конечности. При этом, локти должны касаться колен.
Вариант Б. Руки расположить свободно на вдоль корпуса. Сгибайте ноги поочередно в коленном суставе. Также используйте холодный компресс, положив его под поясничную область.
 |
(3) – Наклоны в стороны Займите вертикальное положение, ноги разведите на ширину плеч. Теперь следует опускаться к левой и правой ноге, оставляя спину прямой, не сгибая. Колени также сгибать нельзя. |
 |
(4) – Подъем коленей в висе на перекладине Повисните на турнике. Колени согните, поднимая их к груди. Более натренированные люди поднимают выставленные вперед ноги. |
Упражнения во время обострений
Правильная физическая нагрузка поможет даже в период обострения боли. Интенсивность упражнений должна быть минимальной, иначе велика вероятность ухудшения состояния больного, спинные мышцы можно легко травмировать. В медицинской гимнастике предусмотрен ряд безопасных методик, которые допустимо выполнять при сильном болевом синдроме.
(1) – Разминка
Необходимо лечь на твердую поверхность. Это может быть кровать или кушетка. Ноги опустить вниз до висячего положения. Медленно выполните пять глубоких вдохов. Затем, осторожно, не торопясь, поднимите туловище.
(2) – Напряжение
Займите коленно-локтевую позицию. Необходимо сделать размеренный, продолжительный вдох, а затем воздух выдохнуть. Ягодицы следует напрячь, оставаясь в таком положении несколько секунд. Теперь расслабьтесь и повторите упражнение 5 раз.

Снятие острой боли
При ослабленных, недостаточно крепких мышц спины, периодически может появляться люмбалгия, как резкая острая боль в поясничной области. Помочь справиться с болевым синдромом смогут простые, но эффективные упражнения лечебной гимнастики.
(1) – Наклоны
Необходимо присесть на колени. В качестве опоры, разместите перед собой стул. На стул нужно положить обе руки и максимально выгибать спину вверх, а затем также вниз. Рекомендуется осуществить до 10 подходов упражнения.

(2) – Кошка/Корова
 Займите позицию на коленях. Голову и руки следует опереть о стул, совершая медленные движения вправо влево, прогибая при этом спину.
Займите позицию на коленях. Голову и руки следует опереть о стул, совершая медленные движения вправо влево, прогибая при этом спину.
Принять позицию на четвереньках, медленно прогнуть спину, как кошка, а затем выгнуть, стараясь, как верблюд, надуть горб. Это движение также эффективно при острых болях в спине.
Все лечебные комплексы упражнений сформированных по принципу медицинской гимнастики, должны осуществляться плавно и размеренно, чтобы не навредить состоянию больного и устранить болевые ощущения в области спины.
При защемлении
Когда произошло защемление позвонков, возникает острый болевой синдром. Помочь справиться с болью сможет лечебный комплекс, направленный на разъединение межпозвоночного пространства.
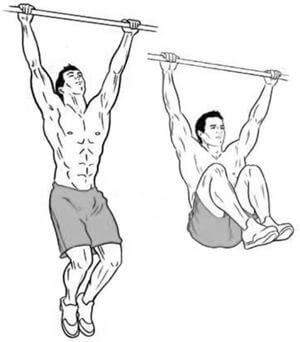
(1) – Вис на перекладине
bodymaster.ru
Топ-30 лучших упражнений для поясницы (фото + видео)
Боль в пояснице является одной из самых распространенных проблем, с которой по статистике сталкивается каждый третий взрослый человек. Если вовремя не заняться устранением болезненных ощущений в спине и пояснице, то можно впоследствии заработать серьезную болезнь позвоночника.
Предлагаем вам подборку эффективных упражнений от боли в пояснице для расслабления и укрепления мышц, а также для увеличения гибкости и подвижности позвоночника.
Как убрать бока: 20 правил + 20 упражнений

Боль в пояснице: от чего возникает и что делать?
Наиболее частой причиной возникновения болей в пояснице является сидячий образ жизни и слабое развитие корсетных мышц, которые не в состоянии поддерживать позвоночник. Помимо этого причиной могут стать различные патологии, чрезмерные нагрузки или просто резкое неловкое движение, которое спровоцировало боль. Большинство подобных проблем можно нейтрализовать с помощью упражнений для поясницы.
Из-за чего может болеть поясница:
- длительное нахождение в одном положении;
- слабые мышцы спины и кора;
- чрезмерные нагрузки или несоблюдение техники выполнения упражнений;
- переохлаждение организма;
- искривление позвоночника;
- остеохондроз;
- большой лишний вес;
- неправильный режим питания и авитаминоз.
Для того чтобы боли в пояснице не стали причиной серьезных проблем с позвоночником, необходимо выполнять специальные упражнения для поясницы, которые помогут снять дискомфорт, уменьшить боль, оздоровить организм и послужить хорошим профилактическим средством. Не зря же основой реабилитации после травм спины является лечебная физкультура и гимнастика для позвоночника.
Почему полезно выполнять упражнения для поясницы:
- уменьшаются болевые ощущения в пояснице за счет вытяжения и расслабления мышц
- укрепляется позвоночник и увеличивается его гибкость
- увеличивается циркуляция крови, которая насыщает суставы и позвонки питательными веществами
- укрепляются корсетные мышцы, которые поддерживают позвоночник
- улучшается осанка
- облегчается работа сердца и легких
- нормализуется гормональный фон
- уменьшается риск появления грыжи, остеохондроза и других паталогий
- улучшается работа органов малого таза и брюшной полости
Комплекс упражнений от боли в пояснице должен включать в себя: упражнения на растяжку мышци упражнения на укрепление мышц.При обострениях наблюдается напряжение в мышцах, поэтому прежде всего их необходимо расслабить – для этого выполняется комплекс на растяжку (вытяжение) мышц. Для профилактики болей в пояснице необходимо укреплять мышцы. При укреплении мышц спины нагрузка на позвоночник уменьшается, поскольку значительную часть нагрузки берет на себя мышечный корсет.
Правила выполнения упражнений для поясницы
- Не стоит форсировать нагрузку и перегружать поясницу упражнениями, чтобы быстрее достичь цели. Начните с небольших нагрузок, постепенно увеличивая продолжительность занятий.
- Упражнения для поясницы стоит делать с той нагрузкой и амплитудой, которая вам комфортна. Не делайте резких рывков и движений во время выполнения упражнений для поясницы, чтобы не усугубить проблему.
- Одна-две тренировки не помогут решить проблему, старайтесь выполнять комплекс упражнений для поясницы на постоянной основе. Достаточно будет тренироваться 3 раза в неделю по 15-20 минут.
- Если у вас холодный пол или за окном холодная погода, то оденьтесь теплее и постелите на пол коврик или покрывало, чтобы не застудить поясницу.
- Выполняйте упражнения на твердой поверхности: кровать или мягкий мат не подойдут. Во время упражнений лежа на спине поясница должна быть прижата к полу.
- Не забывайте про дыхание во время выполнения комплекса упражнений от боли в пояснице. Тренировка должна сопровождаться глубоким равномерным дыханием, каждое статическое упражнение выполняйте на 7-10 дыхательных циклов.
- Если во время выполнения каких-то упражнений вы чувствуете дискомфорт в пояснице или позвоночнике, то такие упражнения лучше пропустить. Если во время упражнения вы почувствовали острую боль, то в этом случае лучше и вовсе прекратить тренировку.
- Не следует выполнять предложенный комплекс упражнений для поясницы во время беременности, после травмы позвоночника или при хронических заболеваниях. В этом случае обязательна консультация врача.
- Помните, что если у вас есть какое-то хроническое заболевание, то комплекс упражнений для поясницы необходимо подбирать индивидуально. Например, при сколиозе показаны упражнения на выпрямление позвоночника, а при остеохондрозе и грыжи — на его растяжение.
- Если дискомфорт в поясничной области не проходит в течение нескольких недель, обратитесь к врачу. Боль в пояснице может быть признаком серьезного заболевания. Чем быстрее вы начнете процесс лечения, тем легче будет избежать необратимых последствий.
ПРАВИЛЬНОЕ ПИТАНИЕ: с чего начать пошагово

Упражнения от болей в пояснице: растяжка
Предлагаем вам упражнения на растяжку мышц поясницы, которые подходят для устранения болевых спазмов и в качестве профилактики. Задерживайтесь в каждой позе 20-40 секунд, можно использовать таймер. Не забывайте выполнять упражнения на обе стороны, правую и левую. Если какое-то упражнение доставляют вам дискомфорт или боль, то прервите его, тренировка не должна приносить неприятных ощущений.
1. Собака мордой вниз
Из положения на четвереньках уведите ягодицы назад и вверх, вытяните руки, шею и спину в одну линию. Представьте, что ваше тело образовало горку: старайтесь сделать вершину выше, а склоны более крутыми. Можно немного упростить положение, согнув ноги в коленях и оторвав пятки от пола.

Здесь и далее используются фото от youtube-канала: Allie The Journey Junkie
2. Низкий выпад
Примите положение выпада, колено одной ноги опустите на пол и отведите максимально назад. Вторая нога образует прямой угол между бедром и голеней. Вытяните руки вверх, почувствуйте приятное вытяжение в позвоночнике. Задержитесь в этом положении и затем перейдите в позу голубя.

3. Поза голубя
Из положении выпада опуститесь в позу голубя. Правой тазовой костью накройте левую пятку. Можно углубить положение, если отодвинуть левую голень чуть вперед. Тяните таз к полу. Положите предплечья на поверхность или опустите корпус на пол или подушку – займите удобное положение, ориентируясь на свою гибкость.

После позы голубя вернитесь в низкий выпад и повторите эти 2 упражнения для другой ноги. Можно воспользоваться блоками для йоги или книгами:

4. Повороты корпуса
Для выполнения этого очень эффективного упражнения для поясницы примите положение сидя, ноги вытянуты перед собой. Перекиньте ногу за бедро и поверните корпус в противоположную сторону. Это упражнение не только позволяет растянуть мышцы спины и поясницы, но и ягодичные мышцы.

5. Наклоны сидя
Оставаясь в том же положении, мягко опустите спину к ногам. Необязательно делать полную складку, достаточно лишь немного округлить спину для вытяжения в позвоночнике. При этом желательно опустить голову на какую-либо опору. Можно согнуть колени или немного раскинуть ноги в сторону – выберите комфортное для вас положение.

6. Наклоны в позе лотоса
Еще одно очень полезное упражнения от болей в пояснице – это наклоны в позе лотоса. Скрестите ноги на полу и наклонитесь сначала в одну сторону, задержавшись на 20-40 секунд, затем в другую сторону. Старайтесь держать тело ровным, плечи и корпус не должны уходить вперед.

7. Подъем ноги с ремешком (полотенцем)
Теперь перейдем к ряду упражнений для поясницы в положении лежа на полу. Воспользуйтесь ремешком, лентой или полотенцем и притяните к себе прямую ногу. Во время этого упражнения спина остается прижатой к полу, поясница не прогибается. Другая нога остается прямой и лежит на полу. Если не удается удерживать ногу вытянутой и прижатой к полу, то можете ее согнуть в колене. Задержитесь в этом положении некоторое время и перейдите к другой ноге.

8. Подтягивание колена к животу
По аналогии выполните еще одно эффективное упражнение для поясницы. Лежа на спине, согните ногу и подтяните колено к груди. При выполнении этого простого упражнения очень хорошо растягиваются поясничные мышцы и уменьшаются болевые спазмы.

9. Подъем согнутых ног
Это упражнение в фитнесе очень часто используют для растяжки мышц ягодиц, но для растяжки поясничных мышц оно подходит наилучшим образом. Лежа на спине согните ноги в коленях и поднимите их так, чтобы бедра и корпус образовывали прямой угол. Схватитесь руками за бедро одной ноги, а стопу другой ноги положите на колено. Задержитесь в этом положении. Следите, чтобы поясница была плотно прижата к полу.

10. Поза счастливого ребенка
Еще одна приятное расслабляющее упражнение для поясницы – это поза счастливого ребенка. Поднимите ноги вверх, согнув их в коленях, и схватитесь руками за внешнюю сторону стопы. Расслабьтесь и задержитесь в этом положении. Можно немного покачиваться из стороны в сторону.

11. Повороты дугой
Теперь перейдем к упражнению для поясницы, при котором выполняются скручивания позвоночника. Лежа на спине, поверните руки и скрещенные ноги в одну сторону. Тело как будто образовывает дугу. В этом упражнении не важна большая амплитуда, вы должны почувствовать легкое растяжение в поясничном отделе позвоночника. Задержитесь в этом положении за 30-60 секунд и повернитесь в другую сторону.

12. Скручивание спины лежа
Еще одно очень полезное и важное упражнение для поясницы, которое поможет снять боль в области крестца. Лежа на спине медленно разверните таз и отведите ногу в сторону, перекинув ее через бедро другой ноги. Поясница отрывается от пола, но плечи остаются на полу.

13. Поза лежа на животе с ногой в сторону
Еще одно простое упражнение от болей в пояснице. Лягте на живот и отведите в сторону согнутую в колене ногу. Другая нога остается вытянутой, обе ноги прижаты к полу.

14. Поза ребенка
Встаньте на колени и разведите ноги в сторону либо сомкните их. С выдохом медленно наклонитесь вперед между бедрами и опустите голову на пол. Благодаря этому расслабляющему упражнению для поясницы вы почувствуете легкость во всем теле, особенно в области спины. Это поза отдыха, вы можете находиться в ней даже несколько минут.

Также можно повернуться сначала в одну, потом в другую сторону, это поможет более качественно растянуть поясничные мышцы.

15. Поза лежа с подушкой
Снова лягте на спину и подложите себе под бедра и колени небольшую подушку, стопы при этом касается пола. Расслабьтесь в этом положении на несколько минут.

Упражнения от болей в пояснице: укрепление мышц
Благодаря предложенным упражнениям вы сможете улучшить подвижность позвоночника и избавиться от дискомфортных ощущений в пояснично-крестцовом отделе. Кроме того, вы укрепите мышечный корсет, что станет отличной профилактикой болей в пояснице и спине. Поэтому если вас часто беспокоят боли в пояснице, то обязательно возьмите на заметку эти упражнения. Обратите внимание, что не рекомендуется выполнять упражнения для укрепления мышц в период обострений.
1. Кошка
Кошка – одно из самых полезных упражнений для поясницы и спины в целом. На выдохе округлите спину, вытолкнете лопатки максимально вверх и втяните грудную клетку. На вдохе хорошенько прогнитесь в поясничном отделе, направляя макушку к копчику, и раскройте грудную клетку. Выполните 15-20 повторений.

Здесь и далее используются фото от youtube-канала: Allie The Journey Junkie
2. Подтягивание колена к груди
В положении стоя на четвереньках на вдохе вытягиваем ногу назад, на выдохе группируемся, подтягивая лоб к колену. Старайтесь ногой не касаться пола. Выполните 10-15 повторений на каждую сторону.

3. Подъем руки и ноги на четвереньках
Оставаясь в положении стоя на четвереньках, возьмитесь рукой за противоположную ногу и прогнитесь в поясничном отделе. Живот подтянут, мышцы ягодиц и ног напряжены, шея свободна. Оставайтесь в этом положении 30 секунд, удерживая баланс.

4. Подъем корпуса
Опуститесь на живот и займите положение лежа. Согните руки в локтях и разведите их в стороны. Поднимайте корпус вверх, отрывая грудь от пола. Старайтесь подниматься корпусом, шея остается нейтральной. Задержитесь в верхнем положении на 5-10 секунд и вернитесь в исходное положение. Выполните 10 повторений.

5. Подъем корпуса с руками за головой
Аналогичное упражнение для укрепления поясничного отдела, только в этом варианте руки находятся за головой, что усложняет положение. Оба этих упражнения для поясницы являются вариантом гиперэкстензии, только без использования дополнительных тренажеров. Также выполните 10 повторений.

6. Пловец
Оставаясь в положении лежа на животе, поднимайте поочередно разноименные руки и ноги вверх. Движения рук и ног должны быть максимально синхронными. Задерживайтесь в крайнем положении на несколько секунд, старайтесь выполнять упражнение качественно. Не стоит механически размахивать руками и ногами. Повторите упражнение на каждую сторону 10 раз.
Супермен для мышц спины и поясницы

7. Лодочка
Отведите руки назад и соедините их в замок. Одновременно оторвите от пола плечи, грудную клетку, голени и колени, образуя телом продолговатую лодочку. Упражнение непростое, поэтому для начала попробуйте удержаться в этом положении хотя бы 10-15 секунд. Можете выполнить несколько коротких подходов.

8. Скручивание для спины
В положении лежа на животе отведите руки назад и возьмитесь руками за стопы. Бедра, живот, грудь и лоб остаются на полу. Отводите плечи от ушей, не напрягайте шею. Задержитесь в этом положении на 20 секунд.

Можете выполнить также вот такой вариант этого упражнения для поясницы лежа на боку:

9. Поза лука
В положении лежа на животе поднимите вверх голени и оторвите колени от пола. Захватите одноименными руками лодыжки с внешней стороны. Максимально прогнитесь, оторвав бедра и грудь от пола, вес тела на животе. Представьте, что ноги и туловище – это тело лука, а руки – натянутая тетива. Это упражнение для укрепления поясницы достаточно сложное, поэтому можете постепенно увеличивать его амплитуду и время выполнения (можно начать с 10 секунд).

10. Сфинкс
Из положение лежа на животе приподнимите корпус, опираясь на предплечья и прогибаясь в пояснице и грудном отделе спины. Вытяните шею, опустите плечи, расслабьте шею и стремитесь макушкой вверх. Удерживайте положение 20-30 секунд. Поза сфинкса также помогает улучшить осанку.

Если вам дискомфортно выполнять это упражнение или беспокоит боль в пояснице, то можете выполнять альтернативный вариант с подушками:

11. Кобра
Из положение лежа на животе приподнимите корпус, опираясь на руки и прогибаясь в пояснице и грудном отделе спины. Выпрямите руки, вытяните шею, стремитесь макушкой вверх. Задержитесь в кобре на 20-30 секунд. Можно расставить руки широко, так будет легче поддерживать положение. Если чувствуете дискомфорт или боль в пояснице, то не выполняйте это упражнение.

12. Мостик
Примите положение лежа на спине, ноги согнуты в коленях. Поднимите таз вверх, напрягая живот и ягодицы. Задержитесь в верхнем положении на 5-10 секунд и вернитесь в исходное положение. Это упражнение полезно не только для поясницы, но и для укрепления ягодиц и пресса. Повторите мостик 15-20 раз.

13. Поза стола
Поза стола – это еще одно эффективное упражнение для поясницы. Примите позу стола и задержитесь в этом положении на 20-30 секунд, повторите в 2 подхода. Обратите внимание, что бедра, живот, плечи, голова должны находиться на одной линии. Голени и руки перпендикулярны телу. Это упражнение также хорошо раскрывает плечевые суставы.

14. Планка
Отличным укрепляющим упражнением для мышечного корсета является планка. Примите позицию отжиманий, тело должно образовывать одну прямую линию. Руки расположены строго под плечами, живот и ягодицы подтянуты. Задержитесь в этом положении на 20-30 секунд. Можно повторить упражнение в 2-3 подхода.
Планка: как выполнять + 45 вариантов

15. Планка на локтях
Из положения планки примите положение «нижней планки» – с опорой на предплечья. Тело сохраняет прямую линию, ягодицы не поднимаются вверх, спина остается прямой без изгибов и прогибов. Задержитесь в этом положении на 20-30 секунд. Также можно повторить упражнение в 2-3 подхода. После выполнения планок опуститесь в позу ребенка и расслабьтесь на 1-2 минуты.

За изображения еще раз спасибо youtube-каналу Allie The Journey Junkie.
7 видео от болей в пояснице на русском языке
Предлагаем вам подборку видео для спины на русском языке, который помогут вам избавиться от болей в пояснице в домашних условиях, укрепить мышцы спины, восстановить утраченную подвижность позвоночника. Тренировки длятся от 7 до 40 минут, поэтому каждый может подобрать для себя подходящее видео от болей в пояснице.
ТОП-14 ВИДЕО от боли в спине
1. Для пояснично-крестцового отдела позвоночника (20 минут)
2. Упражнения для поясницы (7 минут)
3. От боли в пояснице и ее укрепления (14 минут)
4. Оздоровление пояснично-крестцового отдела (17 минут)
5. Упражнения для поясницы на основе йоги (40 минут)
6. Комплекс для поясницы в подострый период (12 минут)
7. Упражнения для поясничного отдела (10 минут)
Помимо представленных упражнений для поясницы эффективным средством для профилактики болей в спине являются тренировки пилатеса. Пилатес помогает укрепить постуральные мышцы, которые поддерживают позвоночник, что поможет вам избежать проблем со спиной.
Обязательно ознакомьтесь:
goodlooker.ru
при болях, протрузии, грыжах, защемлении
Есть упражнения для поясницы, которые при правильном и систематическом применении, и отсутствии патологий, будут прекрасной профилактикой болей в спине. Проблема с болью в пояснице, стала актуальной вне зависимости от возрастной категории, она появляется и у маленьких и у стареньких. И если у стареньких, эта проблема, полученная годами упорного труда, то молодежь страдает от собственной лени и безысходности. При наличии огромного количества различных болеутоляющих таблеток, мазей и гелей, боль в пояснице возвращается вновь и вновь. Выход есть, это совершенно бесплатно и требует немного времени и труда – упражнения при боли в пояснице.


Содержание статьи
Преимущества физических упражнений
Причины возникновения болей в поясничном отделе различны, это может быть патология, как остеохондроз или всего лишь совершенное резкое движение, или дистрофия мышц спины. Чтобы не вызвало дискомфорт, есть несколько методов решения такого недуга.
Лечение происходит по нескольким направлениям и приносит ряд преимуществ:
- Упражнения для поясничного отдела позвоночника помогают вытянуть и расслабить мышцы.
- Постоянная тренировка мышц, укрепляет весь позвоночный отдел, что влияет не только на причину возникновения болей, но и общее самочувствие человека.
- Возрастающая, при тренировках, циркуляции крови, насыщает суставы и позвонки нужными питательными веществами, приводят к восстановлению межпозвоночных дисков.
Прежде чем приступить к комплексам упражнений стоит проконсультироваться у специалиста на предмет противопоказаний и наличие патологий. Главное не навредить своему здоровью и не заниматься самолечением.
Как снять болевые ощущения
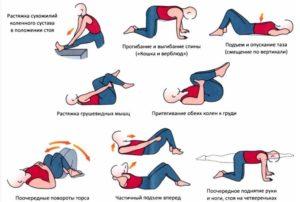
Комплексы упражнений состоят из нескольких блоков, в зависимости от расположения тела человека, они могут проводиться лежа, стоя, сидя и используя дополнительный снаряд. Лечебная гимнастика для поясничного отдела позвоночника должна проходить медленно, плавно, без надрыва.
Упражнения при болях в пояснице лежа
- Ложимся спиной на пол, ноги согнуть. Аккуратно приподнимаем тазовую область и в исходное положение. Используем 10-15 подходов. Это упражнение для крестцового отдела позвоночника, задействует ягодичные группы мышц и мышцы пресса.
- Лежа спиной на полу, колени согнуть. Медленно притяните к себе одну ногу, схватит её обеими руками в области бедра и голени. Тянем до ощущения напряжения, останавливаемся на 30 сек. Повторите с другой ногой. Используется при болях в крестце.
- Спина на полу, руки разведены под прямы углом, ноги согнуть. Выполняем упражнения скручивания: ноги держим вместе, качаемся то влево, то вправо, при этом голову направляем в другую сторону. Эти упражнения для снятия боли в пояснице.
- Принимаем положение на животе. Руки вдоль тела. Не спеша поднимаем ноги, плечи и голову. Всё получится не с первого раза, следует тренироваться. Упражнения для пояснично крестцового отдела позвоночника, основаны на растяжении.
- Встаем на колени, руки в упор. Тянемся левой рукой чуть вверх, а правой ногой назад. Затем меняем положение. Упражнение поможет не только от болей в пояснице, но и как тренировка вестибулярного аппарата, при которой нужно сохранять равновесие. Рекомендуется для пожилых людей.
Для людей ведущих постоянно сидячий образ жизни, разработаны упражнения на стуле. Первое, сидя на стуле, крепко держимся за сидение и совершаем движения телом вперед- назад, как маятник. Такая зарядка для поясничного отдела, устраняет застойные процессы и увеличивает приток крови, приводящий к увеличению потока питательных веществ к позвонкам. Второе, в положении сидя, упритесь руками в колени, и попеременно надавливайте на них до ощущения напряжения. Уделяя такой гимнастике 5-7 минут в день, можно избежать ненужных проблем с поясницей.
Гимнастика для поясницы с упором: встаем на колени, упираемся руками о пол. Медленно садимся на пятки, а потом так же прогибаемся вперед. Вторым этапом начинаем покачивания влево-вправо тазом. Это замечательное упражнение для крестца, задействует поясницу и верхние отделы спины.
Упражнения стоя
В позе балерины на мысочках, пытаемся удержать равновесие. Чередованием с пятки на мысок, снимете напряжение в спине, попутно проводя профилактику варикоза.
Снятие острой боли
При не развитых спинных мышцах, и отсутствии других патологий, временами появляется люмбаго, резкий прострел в пояснице. Острую боль в пояснице можно снять с помощью лфк.
- Присаживаемся на коленки. В качестве снаряда, перед собой размещаем стул. Кладем обе руки на стул, и выгибаете спину вверх, а затем вниз. Выполняете от 5 до 10 подходов.
- Поза, на коленках. Оперев голову и руки о стул, медленно делаете движения то влево, то вправо, с прогибом спины.
- Упражнения против боли в пояснице: поза на четвереньках, плавно прогибаем спину, как кошка, а затем надуваем горб, как верблюд.
При защемлении
При защемлении позвонков, при острой боли, способствует их разъединению следующий комплекс:
- Упражнение 1. Как дополнительный снаряд применяют зафиксированную дверь или турник (перекладину). Ровно повисаете на турнике на 1 мин, расслабляетесь, не совершаете других движений. Повтор упражнения через 10 мин, таких подходов на день делается 2-3 раза.
- Упражнение 2. Используя турник, повисаете на прямых руках, а затем совершаете повороты из стороны в сторону. Важно, чтобы при исполнении упражнения тело было не напряжено.
Упражнение для укрепления спины
Многих людям, легче всего проводить упражнение для поясницы в домашних условиях. Для профилактики появления болезненных ощущений, используют следующий комплекс упражнений для пояснично крестцового отдела:
- Сядьте на пол, одна нога согнута в колене, и отведена в сторону, другая прямая. Тянемся к пальцам прямой ноги, плавно и не спеша. Выполняется в 10 подходов, затем нога меняется.
- Упражнение проводят с опорой для руки (подоконник, стол). Лева рука лежит на опоре, левая нога выставлена впереди, правая позади, колени чуть согнуты. Выполняются не полные приседания. Проводят 10 подходов и меняют положение. Упражнения для крестцового отдела позвоночника позволяют снять боль и улучшают кровоток.
- Простое упражнение, лежа на спине, попеременно поднимаете ноги, как можно выше. Выполняется по 5-10 подходов.
Упражнение на пресс
Замечательным способом снять нагрузку с позвоночного отдела, является укрепление мышц брюшного пресса. Именно пресс, оказывает основную поддержку поясничному отделу, формируя передний корсет. Ложимся спиной на пол, руки скрещиваем на груди или кладем за голову. Поднимаем корпус, не сгибая рук, работают лишь мышцы живота, руками не давите на шею, шейный отдел расслаблен.
Упражнения для новичков
Уровень физической подготовке различных людей индивидуален, и зависит от многих факторов, таких как возраст и вес.
Специалисты разработали специальный комплекс для новичков от боли в пояснице.
- Поза, сидя на пятках. При глубоком вдохе, приподнимаемся, и разводим руки. На выдохе медленно опускаемся.
- Укрепление пресса. Ложимся на пол спиной, сгибаем ноги в коленях. Локтями тянемся к коленям. Затем помещаем левую пятку на правое колено и совершаем подъем туловища с поворотом направо. Меняем положение.
- Ложимся на бок, упираемся на локоть и приподнимает тазовую область. Меняем руку.
- Упираясь руками и стоя на коленях, совершаем качающиеся движения влево-вправо. Затем вперед-назад.
- Лежа на животе. Попеременно отрываем от пола то тело, то ноги.
- Ложимся на бок, упираясь рукой. Машем ногой, делая остановки на полпути на несколько секунд. Меняем положение на противоположное.
- Отжимания, упор на колени. Выполняем вначале не полные жимы.
- Усаживаемся на полу. Движениями таза и ягодицами ползем вперед.
- Встаем на четвереньки, выполняем попеременно взмахи ногами вперед-назад.
Советуем почитать: упражнения для спины с валиком под поясницу
Противопоказания к гимнастике
Гимнастика при болях в пояснице, не всегда помогает, а порой даже вредит. Ряд проблем вызывающих боль, не решается лечебной физкультурой. Физическая активность противопоказана при имеющихся травмах в позвоночном отделе, при боли от заболеваний почек, различных опухолей, грыж, и заболеваний протекающих в острой форме.


К проблеме здоровья, каждый человек должен подходить комплексно. Он должен выполнять физические упражнения при боли в пояснице не только в момент её возникновения, но и в профилактических целях. Занятия на свежем воздухе усилят эффект, так же как качественное питание и регулярная физкультура.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
pozvonochnik.guru
Гимнастика для спины при болях в пояснице

Большинство патологических состояний возникают или развиваются из-за неправильной физической нагрузки. Многие люди пренебрегают элементарными упражнениями, которые способствуют здоровому организму. Поэтому большинство профилактических мер, а также методов лечения основано на выполнении физических упражнений.
Особенно это актуально при заболеваниях опорно-двигательной системы. Правильно подобранный комплекс упражнений укрепляет мышечные ткани, снимает спазмы и болевые ощущения.
Причины и симптоматика болей
Для того, чтобы подобрать подходящие упражнения, необходимо для начала выяснить причину возникновения болей. В зависимости от этого будет формироваться гимнастический комплекс, так как некоторые упражнения при несоответствующем применении могут усугубить патологическое состояние.
Чаще всего боли в пояснице возникают после перенапряжения на тренировке, неудачного поворота и телодвижения, длительного нахождения в неудобной позе.

Постоянные боли в области поясницы могут свидетельствовать о наличии внутренних заболеваний, отсутствие лечение которых может привести к серьезным последствиям. Помимо этого, существуют действия, которые способствуют возникновению болей:
- Постоянное нахождение за рулем или перед компьютером;
- Длительная деятельность в сидячем или стоячем положении;
- Работа с большой физической и психологической нагрузкой;
- Чрезмерные физические тренировки;
- Избыточный вес и беременность.
Причины болей у мужчин:
- Особенности профессиональной деятельности;
- Эпидермит;
- Простатит.
Причины болей у женщин:
- Повышенная мнительность;
- Гинекологические заболевания;
- Климакс;
- Беременность и роды.
Причины болей у обоих полов:
- Ожирение;
- Инфекции;
- Послеоперационные спайки;
- Воспаление мышц;
- Патологии тонкого отдела кишечника;
- Аппендицит;
- Доброкачественные и злокачественные опухоли;
- Заболевание почек и т.д.
Для чего нужна гимнастика
Когда боль в пояснице не острая, наиболее быстрый и простой способ избавиться от неё — выполнить специальный комплекс упражнений. Упражнения при больной спине — наиболее эффективный метод устранения болевых ощущений. Лечебная гимнастика также позволяет предотвратить развитие патологий позвоночника. Комплекс можно выполнять в домашних условиях при первых признаках боли. Упражнения не требуют особых физических умений, но если во время их выполнения боль усиливается, следует прекратить занятие. При болевых ощущениях в спине необходимо продолжать оставаться активным, так как снижение подвижности может привести к ослаблению мышечного корсета. Однако не следует перенапрягаться и делать резких движений. Постоянная правильная физическая активность позволяет телу оставаться здоровым и сопротивляться возникающим проблемам.
Для того, чтобы упражнения приносили результат, они должны выполняться на постоянной основе. Следует чередовать периоды нахождения в одной позе и небольшие разминки.
Противопоказания
При большинстве заболеваний спины назначают лечебную физкультуру, которая способствует выздоровлению. Однако необходимо помнить, что такие комплексы могут помочь, только если их подобрал специалист.
Если боль в пояснице и спине вызвана заболеваниями внутренних органов, велика вероятность, что гимнастические упражнения при этом не помогут. Следует понимать, что при определенных болезнях физическая активность может ухудшать патологическое состояние. Поэтому не следует самостоятельно подбирать упражнения и делать их.

Для начала необходимо проконсультироваться с врачом и выявить причину болевых ощущений
Особенности
Лечебный комплекс необходимо подбирать в соответствии с медицинским диагнозом. К примеру, некоторые из заболеваний требуют упражнения на выпрямление, а другие — на растяжение. Помимо этого, следует учитывать, что при большинстве болезней назначаются медикаменты, которые могут влиять на физические способности. Выполняя упражнения при болях в спине, необходимо прислушиваться к своему телу и останавливать занятие при усилении болей, либо возникновении дискомфорта. Все движения следует выполнять плавно, не спеша.
Виды упражнений
После постановки диагноза специалист подбирает комплекс упражнений в зависимости от пола пациента, его физических возможностей и причины болей. Необходимо помнить, что любая физическая нагрузка при болевых ощущениях в спине должна начинаться с растяжки. Это позволит подготовить организм и мышцы к последующим упражнениям. Только после полноценной растяжки можно выполнять лечебную гимнастику.
Растяжка
Упражнения на растяжку начинаются с положения стоя. Необходимо плавно наклоняться поочередно вперед-назад до появления небольшого напряжения или потягивания в спине. Упражнение повторяется 2-3 раза. После этого следует лечь на спину, согнув ноги в коленях. Каждую ногу по очереди, не спеша, прижимать к груди, при необходимости помогая руками. Фиксировать конечность в таком положении на 30 секунд. Упражнение повторяется два-три раза на каждую ногу. Затем следует встать на четвереньки и поочерёдно принимать позу кошки/верблюда. Свободно дыша, плавно выгибать спину дугой и задерживаться в таком положении на 15-30 секунд. Вернувшись в исходное положение, дать телу отдохнуть, а затем повторите упражнение ещё 2-4 раза.
При хорошей физической подготовке можно использовать для растяжки позы из йоги. Однако без надлежащей подготовки не следует рисковать, так как это может только ухудшить состояние.
При наличии болевых ощущений в спине все упражнения, включая растяжку, необходимо выполнять плавно, без резких движений.
ЛФК
Гимнастикой при болях в спине и пояснице можно заниматься в положении стоя, сидя, лежа или в положении упора. Все действия должны происходить медленно, при этом следует свободно и спокойно дышать.
Упражнения для положения стоя
Хорошо подойдёт для тех, кто в течение дня много времени проводит на ногах. Эта гимнастика проста и эффективна, не занимает много времени и не требует особых условий.
- Стоя прямо, плавно поднимаемся на носочки и держим равновесие. Находимся в этом положении некоторое время, а затем опускаемся в исходную позицию. Все действие повторяется 10-15 раз.
- Сначала встаем на носочки, а затем опускаемся на пятки. Повторяем движение, как и первое упражнение. Это позволяет устранить напряжение в спине и предотвратить варикоз.
- Сцепив ладони за спиной, аккуратно нажимаем ими в область поясницы. При этом нагрузка от спины переходит на конечности.
Упражнения для положения сидя
Для выполнения комплекса необходимо подобрать подходящий стул, сидя на котором ваши ноги будут свободно касаться пола.
- Сев прямо, следует взяться руками за края сиденья. С силой удерживая стул, делать маятникообразные движения вперед-назад. Упражнение отлично устраняет застой в пояснице и усиливает обменные процессы в дисках.
- Сидя на стуле, нужно расположить кисти на коленях. Затем крепко надавливать кистью на колено. Руки можно чередовать, либо делать упражнение одновременно обеими конечностями. Эти действия позволяют проработать все мышцы плечевого пояса и спины.
Упражнения для положения лежа
Для выполнения комплекса необходимо подобрать ровное место. При возможности следует использовать гимнастический мат или коврик для йоги.
- Расположившись на плоской поверхности, следует согнуть колени, не поднимая ступни. На вдохе поднимаем тазобедренную часть тела, оставляем голову и плечи в лежачем положении. Не переставая дышать, удерживаем такое положение некоторое время. Затем с выдохом аккуратно опускаемся на пол. Делаем повтор в десять-пятнадцать раз. Лучше всего подойдет при дискомфорте в пояснично-крестцовой части позвоночника.
- Принимаем исходное положение, располагаем руки за головой и утяжеляем их. Для этого можно использовать любой груз (книги, гантели, бутылки с водой) или ухватиться за что-нибудь. Оставляя лопатки и таз на поверхности, пытаемся поднять конечности вверх. При правильном выполнении возникает приятное ощущение в области поясницы. Затем можно выпрямить ноги и оставаться в таком состоянии некоторое время.
- Для выполнения упражнения необходимо лечь на живот и разместить руки по бокам вдоль корпуса. После этого одновременно тянем голову, плечи и ноги вверх так высоко, как получится. Это сложное упражнение, которое требует работы от ягодичных мышц. При этом оно отлично лечит болевые ощущения в крестце.
- Ложимся на спину и поочерёдно подводим ноги к грудной клетке. После нескольких повторов подтягиваем обе нижние конечности одновременно, обхватывая их руками. Не изменяя положения, начинаем плавно качаться на спине. Такие действия позволяют растягивать и массажировать спину.
- Приняв исходное состояние и соединив ноги в коленях, опускаем их на один бок, а затем на второй. Тренировка развивает эластичность, подвижность позвоночного столба.
Упражнения для положения упора
- Для упражнения необходимо встать на колени в упор на вытянутых руках, голову держим прямо. Выдыхая, садимся тазом на ступни и опускаем голову. После этого прогибаемся вперёд, а затем выдыхаем. Упражнение можно повторять до двенадцати раз. Необходимо поддерживать небыстрый темп и уменьшать амплитуду движений при усилении боли.
- Принимаем первоначальное состояние. Поднимаем носки, не поднимая колени с поверхности, и машем ими влево-вправо. Упражнение помогает при болевых ощущениях в пояснице.
- Становимся на колени и плавно машем тазобедренной частью из стороны в сторону. Это позволяет укрепить крестец.
- Принимаем исходное положение. На вдохе прогибаем поясничную часть и поднимаем голову, на выдохе — опускаем голову и выгибаем спину. Упражнение тренирует гибкость позвоночного столба.
Йога
При хорошей физической подготовке для устранения болевых ощущений в спине можно использовать асаны из йоги. Существует много направлений йоги, но почти все из них направлены на разработку и укрепление мышц тела. Подобрав соответствующие упражнения для разработки позвоночника, можно постепенно избавиться от боли в любой области спины. Йога позволяет восстанавливать не только физическое состояние, а и душевное. Асаны генерируют внутренние силы организма, тем самым ускоряя процессы выздоровления. Наиболее подходящие направления йоги при боли в спине:
- Хатха йога. В первую очередь помогает физическому состоянию тела, а особенно позвоночнику.
- Кундалини йога. Пробуждает энергию тела, которая находится в основании позвоночника.
- Йога Айенгара. Комплекс упражнений с постепенным усложнением. Идеальный вариант для людей с малоподвижным образом жизни.
- Шивананда йога. Направление основано на глубокой релаксации. Направление хорошо при нервной и активной деятельности.
Асаны из йоги требуют особой подготовки, и на первых этапах необходим специалист для демонстрации правильного выполнения.
Пилатес
Метод был создан для оздоровительной тренировки и реабилитации после травм. Благодаря основному принципу методики — полному контролю за техникой выполнения упражнений, пилатес позволяет использовать его при болях в спине. Однако эту технику необходимо выполнять под надзором специалиста.
Пилатес развивает и укрепляет мышцы живота, таза и поясницы, создавая мышечный корсет. Также методика практикует особый нижне-грудной тип дыхания, который не нарушает правильного анатомического расположения позвоночника, тем самым предупреждая боли в пояснице. Метод обучает релаксации мышц, что позволяет при приступе боли расслабить любую мышцу. Пилатес учит грамотно распределять нагрузку на каждую часть тела, что является профилактикой большинства заболеваний опорно-двигательной системы.
Профилактика
Любое заболевание легче предупредить, чем лечить. Поэтому следует уделить особое внимание профилактическим мерам. При первых признаках болевых ощущений в спине следует обратиться к врачу и провести диагностику. Также не стоит пренебрегать физическими упражнениями. Это позволяет поддерживать организм здоровым и крепким, что, в свою очередь, защищает от многих заболеваний. Если вы ведете малоактивный образ жизни, необходимо периодически делать перерывы и разминать тело.
Для здоровья организма очень важно делать зарядку. 10-15 минут каждое утро постепенно укрепят тело и защитят спину от возможных болей.
При возникновении болей в спине не стоит игнорировать это, так как такое поведение может привести к серьезным последствиям. Физические упражнения значительно улучшают состояние тела и могут устранять болевые ощущения. Однако правильный комплекс сможет подобрать только специалист после установления диагноза. Неправильно подобранные упражнения, в лучшем случае, не принесут эффекта, а в худшем — усилят патологический процесс.
mysustavy.ru
Зарядка и комплекс упражнений при боли в позвоночнике
Если в спине возникают боли, то они могут иметь самую разную этиологию. И конечно, в первую очередь необходимо обратиться к врачу, для установления причин, послуживших возникновению болевых ощущений. Любое заболевание опорно-двигательного аппарата использует комплексный подход в лечении, одной из составляющих которого является ЛФК . Благодаря ей удается укрепить мышечные структуры, устранить излишнюю напряженность мышц, улучшить микроциркуляцию крови и лимфоотток, ускорить распространение по организму кислорода и необходимых питательных веществ.
Использовать упражнения против боли в спине можно как при лечении, так и с целью предупреждения появления различных дегенеративных изменений.
Что вызывает боль в пояснице?
Болевые ощущения в пояснице являются весьма распространенными у разных групп населения (как по возрасту, так и по полу ). Но причины их возникновения могут быть различными и к основным из них относятся:
- межпозвоночные грыжи и протрузии;
- остеохондроз;
- остеомиелит;
- сколиоз и кифоз;
- спондилез;
- остеомиелит;
- туберкулез позвоночника;
- бруцеллез и прочее.
В результате перечисленных заболеваний происходит ущемление нервных окончаний, что и вызывает негативные болевые ощущения различной интенсивности.
Упражнения при боли в спине способны облегчить самочувствие пациента, уменьшив проявление всех симптомов. Одним из способом лечения таких проблем, является полезный комплекс тренировок и зарядка при остеохондрозе.


Боль в спине — что делать и что не делать
Чем полезны занятия лечебными тренировками при болях в спине?
Оптимальным будет, если гимнастика , включающая в том числе и упражнения для спины, будет выполняться регулярно и являться частью образа жизни. Это поможет предотвратить появление различных заболеваний спины, в результате такой симптом как боль с меньшей вероятностью побеспокоит человека. Но если все же болезнь уже возникла, то именно зарядка позволит:
- вытянуть и расслабить гладкую мускулатуру спины;
- увеличить русло кровяного тока;
- восстановить работу поясничной, крестцовой, грудной и шейной области позвоночника;
- улучшить состояние человека.
Что обычно говорят врачи?
Врачи ортопеды, невропатологи и вертеброневрологи единодушны в мнении, что именно упражнения для спины способны предотвратить формирование различных заболеваний спины. Они делают лечебную физкультуру одной из составляющих традиционного метода лечения, применяющейся на стадиях ремиссии.
Как забыть о болях в спине и суставах?
Чтобы на протяжении всей жизни иметь здоровый позвоночник , необходимо регулярно над этим работать. Причем учитывать генетическую предрасположенность к дегенеративным изменениям в костных и хрящевых тканях. В этом случае, уход за позвоночным столбом должен быть особо тщательным.

Уход за позвоночником — здоровая спина
Вот какие рекомендации необходимо все время учитывать и соблюдать:
- следить за своим весом и не допускать его превышения — иначе нагрузка на позвоночник значительно увеличивается, вызывая неравномерное распределение нагрузки на различные области;
- соблюдать гигиену труда — сидячее положение должно быть правильным и корректироваться эргономичной мебелью;
- следить за питанием — организм должен получать необходимое количество витаминов, микроэлементов, коллагенов, белков, жиров и других биохимических веществ, необходимых для здорового и полноценного функционирования;
- заняться практикой йоги и медитации;
- включить в рацион биологически активные добавки, такие как имбирь, рыбий жир, куркуму и босвеллию;
- обязательно регулярное (минимум 3 раза в неделю) выполнение специальной гимнастики , позволяющей поддерживать правильный тонус мышечного каркаса, за счет чего будет поддерживаться правильное положение позвоночного столба.
Какие упражнения нельзя делать?
Польза выполнения физических упражнений неоспорима. Но существует ряд движений, которые способны только усилить боль в позвоночнике , где бы она ни локализовались.
Очень важно при выполнении ЛФК прислушиваться к ощущениям своего организма. Если возникает боль, и ее нельзя назвать мягкой, то необходимо исключить это упражнение из комплекса и обратиться к специалисту за консультацией.
Существует также перечень упражнений, которые категорически противопоказаны при болевых синдромах в позвоночном столбе:
- резкие наклоны вперед и назад;
- поднятие тяжестей более 5-7 кг мужчинам и 3-5 кг женщинам, если позвоночник уже подвергался дегенеративным изменениям;
- качание пресса из положения лежа на полу с поднятием торса, обратной планкой или на брусьях;
- также стоит исключить качание «нижнего» пресса, то есть поднятие ног из положения лежа;
- категорически исключить кувырки;
- бег также может сказаться негативно на межпозвоночных дисках;
- избегать упражнений, где распределяется вес тела неравномерно;
- также внимательно читать описание к каждой асане йоги, так как некоторые не рекомендуется выполнять при проблемах со спиной.
Упражнения во время обострений
Не следует выполнять упражнения, когда человек испытывает резкие и ярко выраженные боли в спине и пояснице, в частности. Тренировка может быть включена в ежедневное расписание только после того, как сняты первые острые симптомы и болезнь переведена в хроническую стадию.
Если все же зарядку хочется делать, то необходимо знать, какие виды упражнений можно включать при болевом синдроме.
Подострый период
Подострый период или период ремиссии позволяет вовлекать в комплекс упражнений те виды движений, задействующие все большее количество мышц. Специалисты рекомендуют выполнять все движения лежа на полу. В результате тренировка позволит улучшить кровообращение в пораженных тканях, ускорить процесс регенерации и снять воспалительный процесс.


Многие проблемы с пищеварением могут возникнуть из-за изменения положения позвоночника.
Когда наступает стадия ремиссии, не следует профилактировать болезнь. Так как именно гимнастика будет способствовать укреплению мышечных волокон. А они, в свою очередь, будут поддерживать все позвонки в физиологически правильном состоянии. Что не позволит сдавливать межпозвоночные диски и вызывать различные нарушения в опорно-двигательном аппарате.
Острый период
Важно осознавать, что острый период течения любого заболевания опорно-двигательного аппарата, в преобладающем большинстве случаев, связан с постельным режимом. Поэтому и вся выполняемая зарядка направлена в это время исключительно на общее укрепление организма и улучшение дыхания. Это будет способствовать интенсивному насыщению тканей кислородом и увеличивать ток кровяного русла.
Все движения в этот период минимальны и выполняются с незначительной амплитудой.
Упражнения от боли в спине
Перед выполнением ЛФК , следует соблюсти перечисленные требования:
- хорошо проветрить помещение;
- подготовить твердую поверхность;
- одежда должна быть свободной и не сковывающей движения;
- подготовьте валик под поясницу, диаметр которого должен приблизительно равняться диаметру кулака человека.
Разминка
Разминка должна быть обязательно проведена, независимо от того, делается зарядка в острый или подострый периоды. Именно она позволяет разогреть мышечные структуры, подготовив их к дальнейшим увеличенным нагрузкам.
В качестве разминки рекомендуется:
- быстрая ходьба на месте в течение 1 минуты;
- вращения – кистями рук, в локтевых суставах, в щиколотках, в коленных чашечках;
- плавное поднятие и опускание плеч в направлении вверх -вниз;
- напряжение мышц всего тела на вдохе с последующим расслаблением на выдохе;
- поднятие рук вверх через стороны, с одновременным глубоким вдохом и выдохом при опускании рук вниз.


Вне зависимости от периода разминка должна быть проведена
В случае, если человек находится в острой стадии заболевания, то разминка может быть сведена только к дыхательным упражнениям и переменному напряжению и расслаблению мышц всего тела.
Растяжка
Растяжку можно выполнять только в подострой стадии. Для этого подойдут следующее упражнения:
- Вис на турнике с выпрямленным телом. Начинать необходимо с 5 секунд и прислушиваться к ощущениям в теле. Если не возникает дискомфорт, то с каждой последующей тренировкой можно добавлять по 1-2 секунды, увеличивая тем самым время.
- Лечь на пол на коврик. Под спину можно положить валик. Лопатки в это время должны быть плотно прижаты к полу. Ноги согнуты в коленях – ступни при этом должны стоять на полу. На выдохе постараться колени уложить на пол, поворачивая бедренную часть сначала в одну сторону, а затем поворачивая в другую. Так происходит растягивание мышц в области поясницы, нижней грудной части и крестца.
Упражнения на растяжку избавят от болей в спине, связанных с перенапряжением и сокращением мышечной ткани.
Упражнения с фитболом
Упражнения на фитболе позволяют повысить упругость и эластичность мышц корпуса и спины, а также округлить ягодицы.
- Лечь на пол, прижав руки и лопатки к полу . Ноги поставить ступнями на фитбол. На вдох поднимать нижнюю часть спины и таз вверх . На выдохе опускать спину на пол.
- Лечь спиной на фитбол, оставив ступни стоять на полу. Перекатываться спиной по фитболу, перемещая его то ближе к голове, то ближе к копчику.
- Лечь на фитбол животом, при этом он должен находиться недалеко от стены. Руками упереться в стену как можно выше. При этом ноги носками упираются в пол. Стараться при этом максимально мягко прогнуть спину в области поясницы, перекатываясь при этом слегка на мяче.


Упражнения на фитболе для растяжки мышц спины
Йога
Йога – отличный вариант для того, чтобы вернуть позвоночнику здоровье. Но при этом необходимо выбрать упражнения, которые будут восстанавливать пораженные области.
Так при болях в нижнем отделе поясницы рекомендуются следующие позы:
- Тадасана самастхити;
- Тадасана урдхва;
- Прасарита падоттанасана;
- Уттанасана;
- Паршва вирасана;
- Супта падангуштхасана;
- Маричиасана;
- Баддхаконасана;
- Саламба сарвангасана;
- Сетубандха сарвангасана;
- Халасана.
Расслабляющие упражнения
Эти виды упражнений можно выполнять не только при болях в пояснице, но и когда человек ведет сидячий образ жизни. Эти упражнения подойдут для снятия мышечных контрактур, что не позволит сформироваться защемлению нервных корешков.
- Лежа на спине расслабить полностью мышечный каркас. На счет раз потянуть носки максимально на себя, на счет два – выпрямить их в горизонтальное положение.
- В том же положении, попеременно и плавно поворачивать голову из одной стороны в другую. Все остальное тело остается в неподвижном состоянии.
- Теперь необходимо совместить вращения ступней с вращениями головой. Это можно делать синхронно – то есть поворачивать одновременно ноги и голову в одну сторону, затем в другую. Или наоборот совершать движения в разнобой.
- Лечь на живот, руки согнуть в локтях и положить под лоб. Носками упереться так, чтобы ступня была перпендикулярна к полу. При этом необходимо плавно покачивать пятками из стороны в сторону, максимально растягивая икроножные мышцы и заднюю поверхность бедра.
Упражнения посложнее
Для находящихся в состоянии ремиссии или желающих избежать появления проблем со спиной, можно порекомендовать более сложные движения.
- Перекатывание на спине. Сесть на пол. Согнутые колени обнять руками. Дальше необходимо перекатываться на спине и переходить в положении сидя несколько раз. Благодаря этому осуществляется микро массаж позвоночника.
- Можно также выполнять вращение бедренной частью. Руки находятся на талии или чуть ниже, в то время, как бедра совершают вращение в одну, затем в другую сторону по кругу.
- Лечь лицом вниз на пол. Руки вытянуть вперед и приподнять их над плоскостью пола. Ноги тоже постараться оторвать от пола. Из такого положения постараться перекатываться вперед-назад. Это укрепляет не только спину, но и мышцы живота.
Упражнения при болях в пояснице
При острой боли можно выполнять только самые легкие упражнения. При этом больная спина не должна чувствовать ухудшение состояния. В противном случае выполнение комплекса упражнения следует прекратить.
- Лечь на спину и поочередно сгибать и разгибать ноги, слегка приподнимая ступню над полом.
- Из этой позы одновременно разводить колени в разные стороны.
- Выполнять диафрагмальное дыхание с сильным выпячиванием живота на вдохе и интенсивным втягиванием на выдохе.

Некоторые упражнения ЛФК при боли в позвоночнике
Упражнения для укрепления мышц поясницы
Важно, чтобы мышцы во всех отделах спины были достаточно крепкими, это позволит поддерживать позвоночный столб в физиологически правильном положении.
- Упражнения с выпячиванием и втягиванием спины. Для этого необходимо встать на четвереньки и на вдохе максимально округлить спину. После этого сделать плавный выдох и наоборот прогнуть спину в другую сторону.
- Скручивание корпуса выполняется в положении лежа на полу. При этом голова поворачивается в одном направлении, а колени укладываются максимально в горизонтальное положение в другую сторону. Затем стороны меняются местами.
- Лежа на спине отвести руки назад, приподняв их над полом . При этом ноги постараться приподнять над полом и плавно подвести их к груди. Одновременно с этим руками обнимая колени. Выполнить упражнение несколько раз, стараясь не класть руки.
Зарядка для пояснично-крестцового отдела
- Лежа на полу руки развести перпендикулярно к корпусу. Затем левую ногу отвести перпендикулярно к корпусу и постараться положить ее полностью на пол с правой стороны от тела. Затем поменять ногу и повторить все то же самое, но в другую сторону.
- Из положения сидя на полу, при помощи ягодиц, постараться пройти определенное расстояние вперед, а потом вернуться в исходное положение, то есть двигаться назад.
Если у вас была травма
В случае, если человек перенес травму позвоночника, то выполнять ЛФК можно только под наблюдением врача физиотерапевта. В этом случае он сможет адекватно подобрать комплекс упражнений, чтобы не навредить здоровью пациента.
Все движения должны быть исключительно плавными, без максимальных прогибов в любые стороны.
После тяжелых травм
Как в случае с более легкими травмами, так и с более тяжелыми повреждениями, следует придерживаться следующих рекомендаций:
- Все движения выполняются с втянутым максимально внутрь животом – это обеспечивает правильное физиологическое положение позвоночного столба.
- Стараться, чтобы позвоночник испытывал тракцию – то есть природное растяжение. Только так удастся избежать сдавливания корешковых нервов.
Приведенные рекомендации могут сохранить здоровье спины, а лечебная физкультура избежать болезненных симптомов и травмирования позвоночного столба.
fitopopka.ru
Лучшие упражнения от боли в спине и пояснице в домашних условиях

Что может быть хуже боли в спине, которая не позволяет человеку стоять, сидеть, ходить или даже спать спокойно?
Хирургия и лекарства являются лишь временными решениями, но правильные упражнения — это единственное, что может удержать здоровье спины в долгосрочной перспективе. Программа упражнений должна быть тщательно продумана, так как укрепление мышц дает вашему телу импульс и помогает вам оставаться в хорошей форме долгое время. В нынешнем быстро развивающемся и напряженном мире, многие упражнения были изменены и доработаны, чтобы наилучшим образом удовлетворять потребности людей.
Боль в спине: кто подвержен риску?
Факторы повышенной вероятности
- Беременность
- Возраст> 35 лет
- Сидячий образ жизни
- Тревога, стресс и депрессия
- Ожирение
- Перегрузка, вызванная физической нагрузкой
- Медицинские заболевания, такие как фибромиалгия и остеоартрит
Симптомы проблем со спиной
Если ваша боль в спине сопровождается любым из этих симптомов, немедленно обратитесь к врачу:
- Потеря веса
- Повышенная температура
- Видимое воспаление
- Недержание (мочевое и/или фекальное)
- Боли в спине, переходящие на ноги
- Онемение вокруг половых органов, ануса и бедер
Виды болей в спине
Прежде чем вы выберете любые из этих упражнений от болей в спине, важно определить ее тип. Боль в спине может быть:
- Острая — длится три-шесть месяцев. Начинается внезапно. Основная причина — повреждение тканей.
- Хроническая — длится более шести месяцев и может быть вызвана травмой или каким-то другим заболеванием.
- Нейропатическая боль или боль на уровне нервных окончаний. Нервы в спине продолжают воспринимать боль при отсутствии поврежденных тканей или даже после заживления травмы спины.
Спину или, точнее, позвоночник можно условно разделить на верхнюю, среднюю и нижнюю части. В следующем разделе мы рассмотрим некоторые эффективные упражнения для всех трех частей спины.
Физические упражнения от болей в спине
1. Крылья летучей мыши
Это одно из лучших упражнений для уменьшения болей в спине. Жим с груди и отжимания очень помогают в укреплении мышц спины и рук, но именно это упражнение, фокусирует сокращение мышц в пораженной области, чтобы укрепить их и избежать болевых ощущений.
2. Растяжка грудной мышцы

Упражнение на растяжку грудной — это движение из йоги, где нужно направить силы на заднюю поверхность руки, фокусируясь на трицепсе. Примите позицию, опираясь стену, поместив правую руку на стену так, чтобы ваш локоть был на той же линии, что и плечо. Постепенно перемещайте тело вниз, используя руку в качестве поддержки. Противоположную руку держите рядом с ребрами. При выполнении любых упражнений важно правильно вдыхать и выдыхать, чтобы обеспечить надлежащее кровообращение.
Рекомендуем попробовать стретчинг для начинающих в домашних условиях.
3. Поза собаки мордой вниз

Это упражнение оказалось чрезвычайно полезным для многих страдающих от болей в поясничном отделе. Все, что вам нужно сделать, это просто согнуться вниз, наклоняясь к полу, и постараться удерживать эту позицию. Если ваши бедра начинает тянуть, слегка согните колени. Попытайтесь оставаться в этом положении в течение 10 секунд, а затем отпуститесь полностью.
4. Грудная гиперэкстензия
Существует несколько способов выполнить это упражнение. Можно просто лечь лицом и головой вверх или сделать то же самое действие с пенным роликом. Вы даже можете сидеть на стуле, сжимая руки за головой, а затем вытянуть голову вверх, подняв ее к потолку. Повторите это движение 10 раз в день.
5. Ползунок

Выполняя упражнение «Ползунок», встаньте против стены на четвереньки. Положите под руки пластиковые тарелочки. Двигайте ими вперед и назад, не прижимая плечи к шее. Возвращайтесь в исходное положение и повторите 10 раз. Это помогает в укреплении мышц верхней части спины, что позволяет избежать искривлений осанки.
6. Круговые вращения плечами

Это упражнение, которое можно выполнять в любое время и в любом месте. Нужно сосредоточиться на том, чтобы увеличить круги , но меньше двигать плечами. Упражнение помогает сделать мышцы более гибкими и эластичными.
7. Сжатие лопаток

Выполнить это упражнение не так просто, как кажется. Оно требует терпения и усилий. Чтобы сделать это упражнение, нужно держать локти развернутыми, затем сжать лопатки вместе и удерживать их в течение 5-10 секунд. Затем расслабьтесь и повторите это упражнение 10 раз в день.
8. Гребля
Гребля не только помогает облегчить боль, но и укрепляет мышцы плеча. Это отличное упражнение, так как дает вам возможность отдохнуть от традиционных кардио-упражнений, таких как бег.
9. Упражнение для средней трапеции
Это упражнение просто и эффективно. Оно выигрышно для тех, кто хочет укрепить мышцы плеч, не забывая о передней части спины.
10. Отжимания
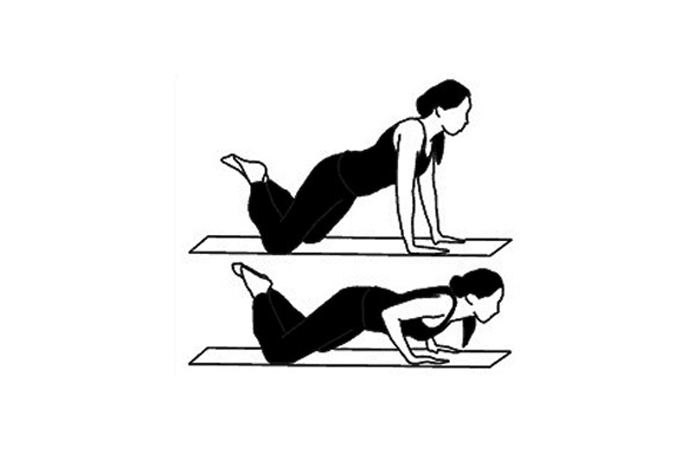
Отжимания — это эффективные упражнения с дополнительными преимуществами. Они дают вам намного больше, чем просто похудение. Они могут даже помочь в лечении боли в пояснице. 10 отжиманий в день смогут держать вас в форме и избавить от боли.
11. Модифицированные отжимания
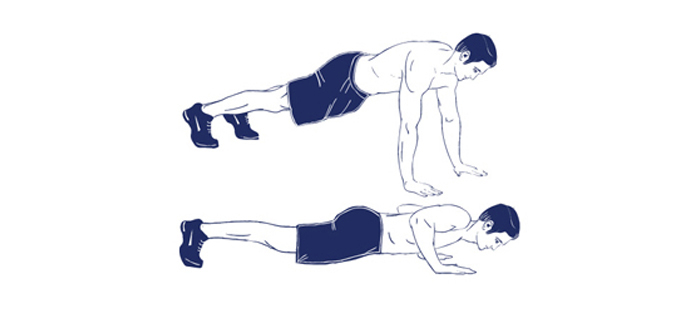
Ложитесь на живот на коврик для йоги, расположив руки близко к голове. Теперь поднимите торс с пола силой рук, не поднимая бедра. Пробудьте в таком положении как можно больше и повторите 5-8 раз. Это поможет вам сделать так, чтобы спина не болела.
12. Уголок
Уголок — забавное упражнение для облегчения боли в пояснице. Вам нужно лечь на спину и втянуть живот. Затем поднимите верхнюю часть тела и ноги вверх, носки тяните к потолку, руки выпрямите по направлению боков. Главное — следить за правильным дыханием.
13. Приведение колена к груди
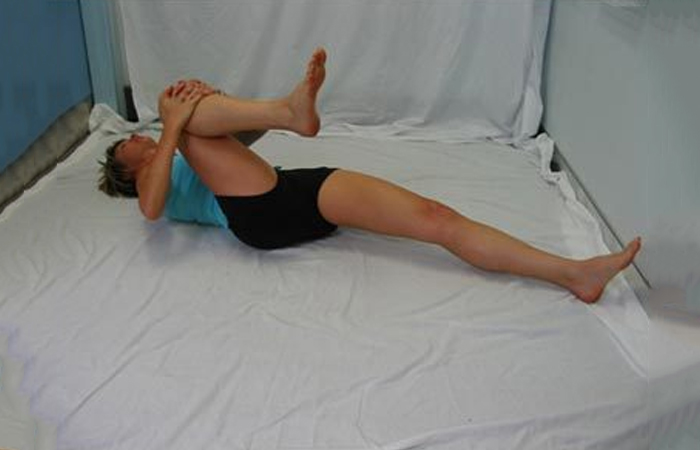
Данное упражнение направлено на растяжение и расслабление икр. Когда мышца оттягивается назад вместе с коленом, это воздействует на нижнюю часть спины, облегчая сильную боль. Обхватив руками одно колено, подтяните его на себя; сосчитайте до пяти и повторите то же самое с другой ногой.
14. Кошка/верблюд
Это упражнение помогает вам применить технику, используемую кошками для собственной растяжки. Примите положение на четвереньках, а затем вытяните шею прямо, глядя в пол. Медленно наклонитесь к полу, приподняв спину к потолку так же, как горб, который есть у верблюда. Выполняя это упражнение, можно почувствовать прилив крови к области мышц.
15. Перекрестные выпады с поворотом

Выпады хороши, но они оказывают большое давление на ваши бедра, спину и пресс. Однако перекрестные выпады с поворотом фокусируются на нижней части спины. Сделайте первый выпад, затем пригнитесь и повернитесь в противоположном ноге направлении.
16. Объятия мяча

Смешно смотреть, весело выполнять, объятия мяч — это упражнение, которое даст вам как можно большее растяжение. Используйте спортивный мяч в качестве опоры и держите его между ног. Обнимите мяч и попытайтесь соединить руки так, чтобы пальцы соприкоснулись. Чем больше вы растягиваетесь, тем лучше.
17. Гиперэкстензия на скамье

Гиперэкстензии помогают в лечении боли в пояснице. Скамья — это единственное место, где вам может понадобиться помощь кого-то, чтобы держать за ноги, пока вы растягиваетесь. Вам нужно лечь на живот на скамейке, наклониться вниз и позволить вашей спине растягиваться как можно больше.
18. Ягодичный мостик

Это упражнение помогает вам обрести гибкость, а также придает нижней части спины и ягодицам хорошую форму. Во время упражнения требуется лечь с поднятыми коленями вверх. Поднимите талию вверх к потолку, чтобы выполнить выгибание. Удерживайте позицию в течение 10 секунд, а затем опуститесь
19. Доброе утро

Доброе утро — это форма тренировки специально для нижней части спины, поскольку вес находится на верхней части спины, чтобы помочь растянуть мышцы.
20. Супермен
Хотите полетать? Тогда это упражнение идеально подходит для вас. Оно помогает облегчить боль в пояснице. В центре внимания упражнения — сокращение мышц спины.
21. Наклон таза стоя

Это похоже на танцевальную форму, но в замедленном темпе; в этом упражнении не участвует никакая работа с ногами. Важную роль играет только колено. Стоя прямо, выполните некоторые тазовые тяги, только согнув колени. Делайте это медленно и неуклонно, концентрируясь на нижней части спины.
22. Растяжение грудных
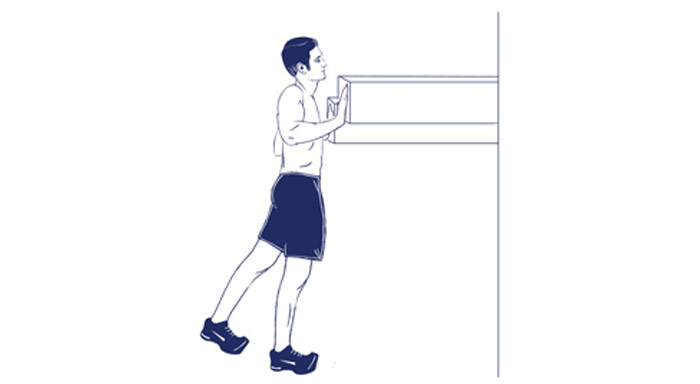
Встаньте около открытого дверного проема и протяните руки так, чтобы они касались косяков двери, немного выше уровня головы. Отходите вперед, не двигая руками, пока не почувствуете растяжение. Подождите некоторое время и повторите пять-восемь раз.
23. Сведение лопаток
Расположите руки по бокам. Теперь сжимайте лопатки вместе, насколько сможете. Удерживайте и повторяйте 8-10 раз.
24. Растяжка грудной клетки
Одним из лучших упражнений для уменьшения боли в спине является растяжка грудной клетки. Сядьте прямо, и руки поместите за голову. Отклонитесь назад, насколько это возможно, как будто вы смотрите на потолок. Повторите, по крайней мере, пять раз.
25. Растяжка средней трапеции
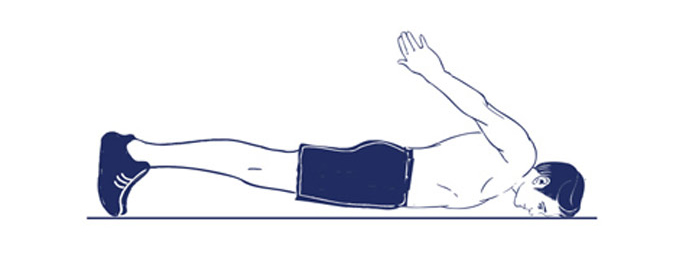
Ложитесь на живот на пол/коврик/полотенце под грудью, чтобы слегка приподнять ее. Растяните руки вверх, указывая на потолок. Теперь почувствуйте растяжение в лопатках. Выполните 10-15 раз.
26. Поднятия рук
Сидя на прямо стуле, поднимите правую руку вертикально над головой. Протяните ее, насколько сможете, и удерживайте такое положение в течение нескольких секунд. Теперь тоже самое повторите левой рукой.
27. Касание пяток сидя
Сядьте прямо на стул, ноги на полу. Медленно наклонитесь, чтобы коснуться пальцев ног. На самом деле, касаться пальцев ног — не самоцель; цель здесь состоит в том, чтобы согнуть спину настолько, насколько это удобно для вас. Вернитесь в исходное положение и повторите 5-8 раз.
28. Лодочка
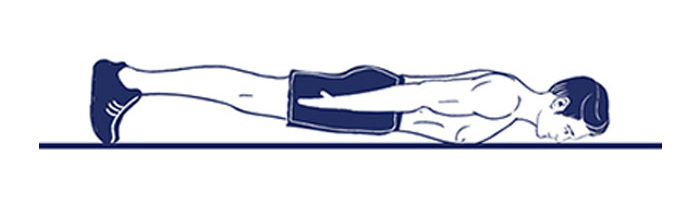
Используйте коврик для йоги, чтобы лечь на живот с руками по сторонам, и ладонями, обращенными к потолку. Затем, как можно дальше и выше, поднимите голову, шею и спину. Держите позицию около трех секунд и медленно возвращайтесь. Повторите 8-10 раз.
29. Арка спиной
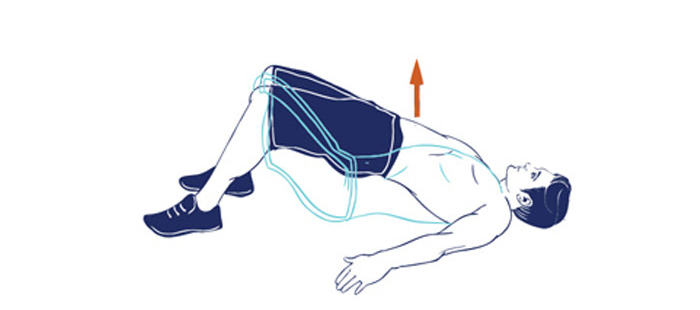
Лягте на пол с согнутыми коленями. Руки касаются пола. В этом положении медленно округлите спину. Держите арку около 10 секунд, вернитесь и повторите примерно пять раз. Одно из совершеннейших упражнений для облегчения боли в спине!
30. Вис на перекладине
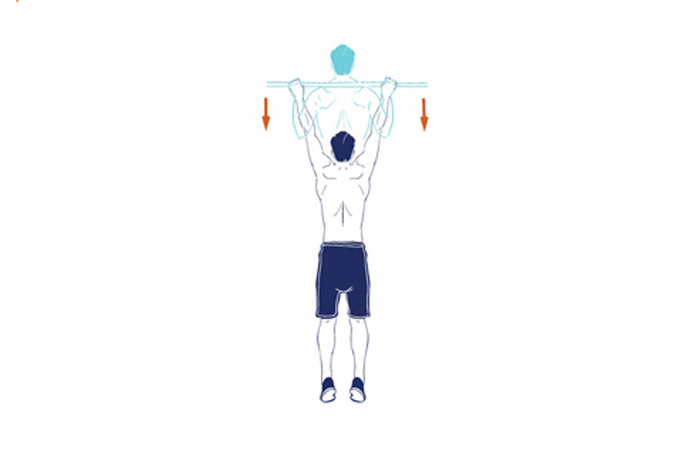
Помните уроки ЛФК в школе? Так вот это упражнение оттуда. Возьмите длинную палку или даже карниз. Встаньте так, чтобы она находилась за вашей шеей. Оберните руки над штангой, повисните на ней и поворачивайтесь назад, влево и вправо. Выполняйте это в медленном темпе, но максимальное количество времени.
31. Растяжка «Стульчик»
Встаньте напротив стены и обопритесь на нее, ноги поставьте на ширине плеч. Медленно опускайтесь, пока ваши бедра не будут параллельны полу. Удерживайте «положение стула» в течение 5-8 секунд и повторите примерно 10 раз.
32. Модифицированные скручивания
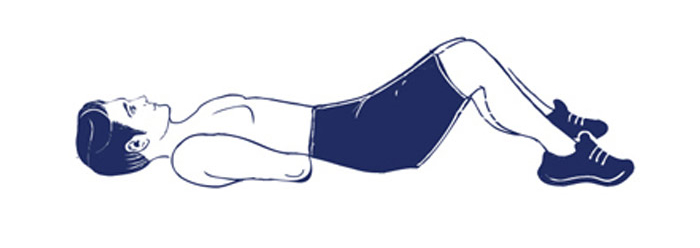
В списке упражнений, чтобы избавиться от болей в спине, модифицированные скручивания нельзя игнорировать! Лягте на спину на коврик для йоги, слегка согнув колени и подложив руки под ребра, чтобы поддерживать спину. Вместо того чтобы поднимать спину, втяните мышцы живота, как будто «прижимая» ребра к позвоночнику. Удерживайте позицию 5-7 секунд и расслабьтесь. Повторите 10-12 раз.
33. Растяжка лодыжки
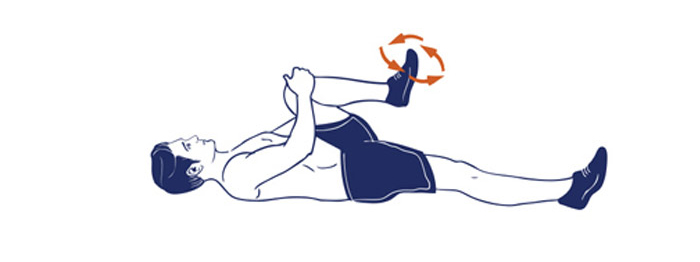
Лягте на спину или сядьте, вытянув ноги перед собой. Растяните лодыжки настолько, насколько сможете, и удерживайте это положение около 5 секунд. Повторите столько раз, сколько для вас приемлемо. Это упражнение можно выполнять ежедневно и ни один раз.
34. Поднятия на носочки
Встаньте лицом к стене или спине стула, слегка расставив ноги. Держите руки на стене или удерживайте на стуле для поддержки. Теперь приподнимите себя на носочках. Удерживайте это положение примерно на 8-10 секунд и вернитесь в исходное. Повторяйте столько раз, сколько возможно, любое количество раз в течение дня.Такая лечебная гимнастика доступна всем и вся, и дает свои значительные результаты.
35. Поднятия ног
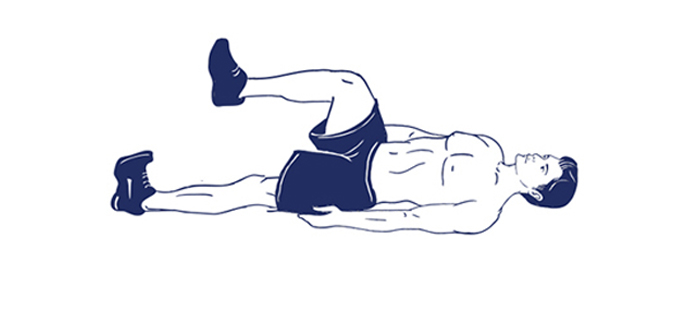
Вот еще одно упражнение от болей в спине! Ложитесь на спину на коврик: левая нога прямая, левая согнута в колене. Затем поднимите левую ногу с коврика до 25 сантиметров, задействуя мышцы живота, чтобы поддерживать ногу. Сначала это может быть сложно, но не пугайтесь. Удержите позицию 10 секунд и повторите с правой ногой.
36.Растяжка грушевидной мышцы
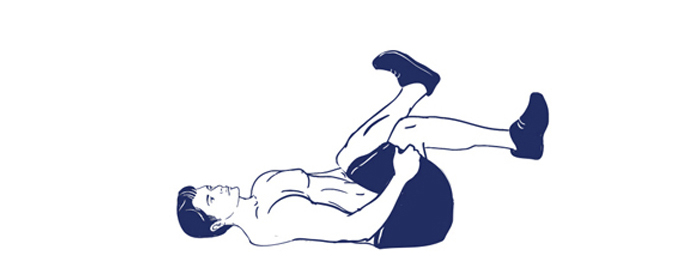
Лягте на спину на коврик или жесткий матрас, согните колени. Перекрестите одну ногу поверх другой, поддерживая их руками за коленом. В этом скрещенном положении подведите ноги к груди, пока не почувствуете растяжение в бедрах. Держитесь в течение как минимум 15 секунд и расслабьтесь. Повторите пять раз.
37. Растяжка грушевидной мышцы 2

Начните с того, что сидите с прямой спиной. Затем сначала осторожно переместите левую ногу к правой и приставьте ее к ягодицам.
- Теперь поместите правую руку на левое колено и медленно начинайте тянуть. Поддерживайте прямую спину и держите грудь поднятой. Удерживайте это положение в течение 15-20 секунд. Повторите трижды с каждой стороны.
38. Упражнение на фитболе
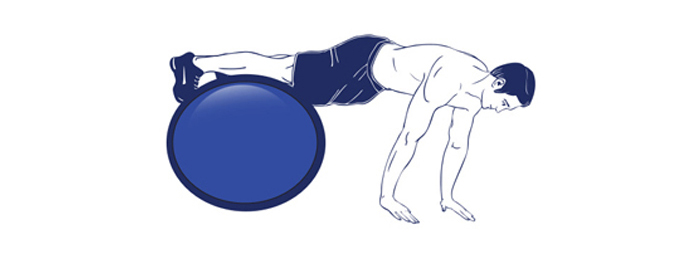
Лягте на живот на фитболе, стараясь держать спину прямо. Тело поддерживайте руками на полу. Теперь медленно поднимайте руки и ноги в поочередно, насколько это возможно. Сделайте три-пять подходов для всех четырех конечностей.
39. Ягодичный мостик
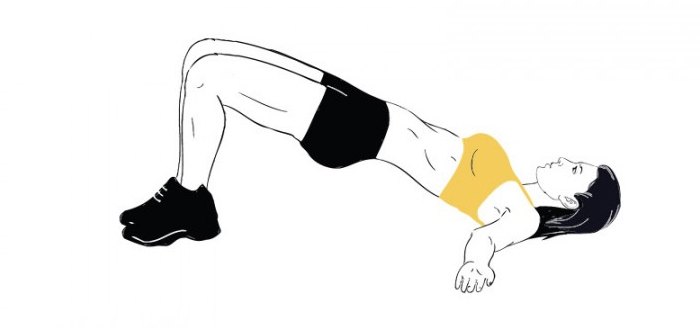
Ложитесь на спину, согнув колени. Попытайтесь выпрямить позвоночник так, чтобы пространство между полом и поясницей уменьшилось. Затем поднимите таз, держа спину выпрямленной. Держите наклон настолько, насколько это удобно для вас. Если лежать неудобно вообще, то это упражнение можно сделать стоя у стены.
40. Стульчик
Встаньте спиной к стене, убедившись, все части тела касаются стены. Поместите ноги около 30 см в сторону от стены. Затем медленно согните колени, пока они не достигнут угла 90 градусов. Удерживайте положение, сколько сможете, и медленно вернитесь в исходное. Повторите, по крайней мере, пять раз.
41. Поднятие рук и ног
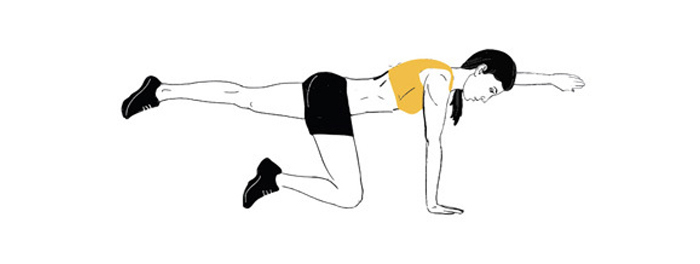
Встаньте на четвереньки и выпрямите позвоночник. Поднимите правую руку и левую ногу, пока они не будут параллельны полу. Держите растяжку около пяти секунд и повторите с левой рукой и правой ногой. Если вы не можете поддерживать равновесие, делайте это упражнение, подняв только одну конечность за раз.
42. Планка
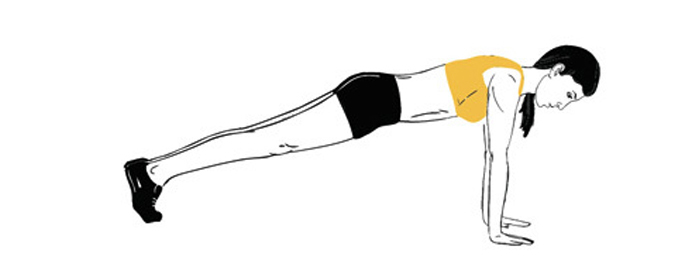
Встаньте в положение для отжиманий. Выпрямите позвоночник, не задирайте кверху таз и выпрямите руки. Держите это положение примерно 10 секунд и приподнимите туловище вверх. Повторите пять-восемь раз.
43. Растяжка шеи

Эта растяжка должно выполняться стоя, и оно состоит из трех движений.
- Встаньте пол и медленно наклоните голову вперед, поднося свой подбородок к груди. Растяжка должна ощущаться в задней части шеи.
- Медленно двигайте головой влево, чтобы подбородок выравнивался с левым плечом. Растяжка должна ощущаться в задней части шеи. Сделайте то же самое с правой стороны.
- Теперь медленно наклоните голову влево, чтобы левое ухо было над левым плечом. Растяжка должна ощущаться в правой стороне шеи. Повторите вправо.
44. Растяжка подколенных сухожилий

Это растяжение полезно и для людей с проблемным желудком.
- Лягте на спину на полу, согнув колени.
- Возьмите одну ногу за коленкой и аккуратно подведите ее к груди.
- Растяжка должна ощущаться в бедрах.
- Держите. Затем отпустите и повторите с другой ногой.
45. Растяжка бедер

Это растяжение полезно от болей в пояснице.
- Лягте на спину.
- Переместите левую ногу над правой и осторожно потяните правое колено в сторону груди, пока в области ягодиц не почувствуете натяжение.
- Повторите то же самое с другой ногой.
46. Растяжка спины
- Лягте на живот.
- Поднимитесь на локтях, растянув спину.
- Медленно выпрямите локти, пока в спине не почувствуете натяжение.
- Держите положение. Затем отпустите и повторите.
47. Вращения коленями

Упражнение полезно для поддержания здоровья позвоночника. Вы должны выполнять его медленно.
- Лягте на спину, вытянув руки с обеих сторон.
- Держите колени согнутыми, но вместе.
- Постепенно опускайте колени в сторону, а затем и таз.
- Амплитуда зависит от степени вашей подготовленности.
- Держите положение. Затем вернитесь в исходное.
- Повторите с другой стороны.
48. Поза кобры

Это лучшее упражнение, чтобы растянуть нижнюю часть спины и подтянуть мышцы живота. Он помогает улучшить гибкость и устраняет боль.
Техника выполнения:
- Начните с того, что лягте на животе, а обе ноги вытяните назад.
- Оторвите предплечья и локти от земли, опираясь на ладони рук, расположенные по обеим сторонам головы.
- Аккуратно подтяните свое тело таким образом, чтобы масса вашего тела распределилась на предплечья. Не забудьте удерживать бедра на земле.
- При достижении удобной позиции, которая мягко растягивает как нижнюю часть спины, так и мышцы живота, удерживайте положение около 15 секунд.
- Постепенно возвращайтесь в исходное положение и повторяйте то же самое, по крайней мере, 3 — 5 раз. Попробуйте выпрямить руки для наибольшего эффекта.
10 причин боли в спине
1. Травма или растяжение
Странный, но опасный факт о травмах спины — вы можете сразу не почувствовать боль. Она может оставаться в «подавленном» состоянии в течение длительного времени, а начать проявляться внезапно без какой-либо конкретной причины. Если вы не знали о старой травме, вы можете удивиться, узнав, чем вызвана боль. Тем не менее, старые травмы и растяжения являются наиболее распространенной причиной боли в спине.
2. Грыжа межпозвоночных дисков
Это расстройства позвоночника, вызванные разрывом позвоночных дисков, зажимающих конкретный нерв в спинном мозге. В отличие от растяжения, тут боль можно почувствовать сразу. Боль в спине из-за грыжи межпозвоночного диска часто диагностируется с помощью рентгена или МРТ.
3. Перелом
Перелом в позвоночнике может быть как ведущей, так и сопутствующей причиной боли в спине. Эффект от перелома может быть незначительным, но он может вызвать острую боль, когда случай серьезен. Пациенты с переломом позвоночника часто становятся хроническими больными даже после операции или лечения.
4. Остеоартрит
Остеоартрит — проблема с костями у людей среднего возраста (в основном отмечается среди женщин). Условие аналогично дегенерации межпозвонковых дисков, которое происходит, когда диски в спинном мозге начинают с возрастом ослабевать.
5. Беременность
Во время беременности боль в спине — это общеизвестный факт. Из-за чрезмерного давления на позвоночник, боли в спине случаются со многими беременными женщинами, особенно на большом сроке.
6. Фибромиалгия
Другой главный фактор для боли в спине, который может вызвать боль в связках, мышцах и сухожилиях по всему телу. Первичным симптомом фибромиалгии является усталость. Для такого типа боли доступны несколько видов лечения.
7. Ожирение
Если вы страдаете ожирением, скорее всего, вы страдаете от болей в спине. Увеличение количества лишнего жира в организме будет оказывать давление на позвоночник. Единственным средством от этого вида боли в спине является похудение.
8. Тревога и стресс
Современная повседневная жизнь беспрерывно связана с беспокойством и стрессом. Стресс присутствует во всех уголках жизни: от дома и до офиса. Более того, неправильный образ жизни, неправильное питание, отсутствие отдыха — все это обязательно рождает больше горстки мелких недугов, включая боль в спине. Это происходит, когда нервы внутри позвоночника не получают достаточное количество кислорода из-за чрезмерного напряжения.
9. Неправильная поза сна
Странно, но правдиво, что иногда неверные позы для сна могут быть одной из причин боли в спине. Сон на животе вреден для позвоночника, так как при таком положении оказывается сильное давление на спину. К счастью, такие боли носят временный характер. Однако, если вы не измените свою позу сна, боль может превратиться в постоянную.
10. Сидячий образ жизни
Вы привыкли тратить слишком много времени, сидя только в одном положении? Многие из нас проводят больше половины дня перед компьютерами в офисе или дома. Это может быть чрезвычайно вредно для здоровья вашего позвоночника. Вы должны делать перерывы не менее 10 минут каждый час и двигаться.
Предостережения
Поскольку позвоночник является очень чувствительной и хрупкой частью тела, то рекомендуется соблюдать эти меры предосторожности:
- Всегда консультируйтесь со своим врачом, прежде чем начинать какую-либо тренировку для спины.
- Не начинайте сразу упражняться после пакета со льдом для снятия.
- Прекратите упражнение, если оно вызывает острую боль, которая длится более двух часов.
- Остановите упражнение, если оно вызывает тошноту, онемение конечностей и одышку.
- Во время беременности прекратите выполнять любые упражнения, если оно вызывает какой-либо дискомфорт. Помните, что на данном этапе главное — это здоровье ребенка.
Итак, вот 48 легких упражнений для облегчения боли в спине, которые каждый из вас сможет сделать в домашних условиях. Этот комплекс входит в состав многих пособий по лечебной физкультуре. Они не требуют почти никакого специализированного оборудования или дорогих абонементов в спортзал. Конечно, вы всегда можете выбрать более дорогой вариант физической нагрузки, но тогда результаты все равно будут одинаковыми. Эти упражнения могут быть выполнены с минимальным контролем и комфортом вашего дома. Некоторые из них могут даже выполняться на рабочем месте во время обеденного перерыва, например.
Если вы занимаетесь йогой, вы также можете найти очень эффективные асаны для облегчения боли в спине. Однако это нужно делать, смотря видео, обратитесь только к опытным инструкторам, поскольку йога, выполненная неправильно, принесет больше вреда, чем пользы. Не забудьте, что не нужно перенапрягать себя, особенно что касается спины. Позвоночник — это наша опора, поэтому будьте осторожны с ним.

Советы
- Чтобы поднимать какой-то вес с земли, например пакеты с продуктами, сгибайте не спину, а колени.
- Не стойте или не сидите в одном положении долго.
- Избегайте спать на спине или животе; оба способа оказывают дополнительное давление на позвоночник. Лучшее положение для сна — на боку с подушкой между коленями.
- Избегайте носить тяжелые сумки и пакеты на одном плече. Возьмите рюкзак, который можно носить на спине.
- Используйте жесткий матрас, а не тот, который слишком «мягкий и пушистый». Матрас средней и высокой жесткости хорошо поддерживает спину.
- Постарайтесь соблюдать график, по котором вы регулярно гуляете, плаваете или бегаете.
- Установите лимиты для себя. Не напрягайте спину. Объясните людям, живущим и работающим с вами, что есть некоторые вещи, которые вы не сможете сделать из-за болей в спине.
Помните: когда вы испытываете боль, прекратите выполнять эти упражнения и обратитесь к врачу.
womfit.com


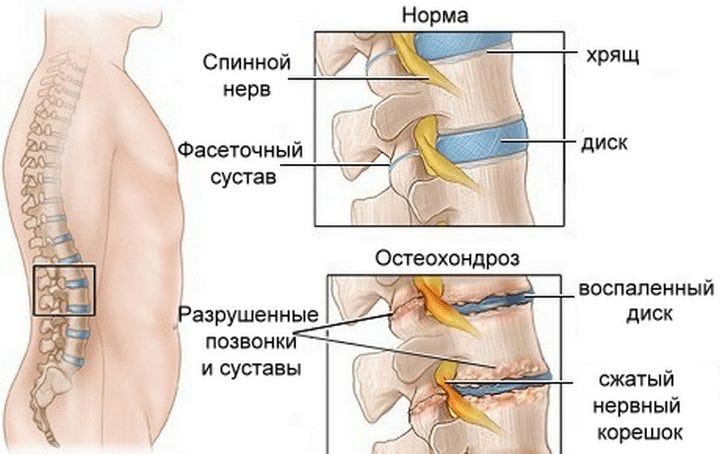
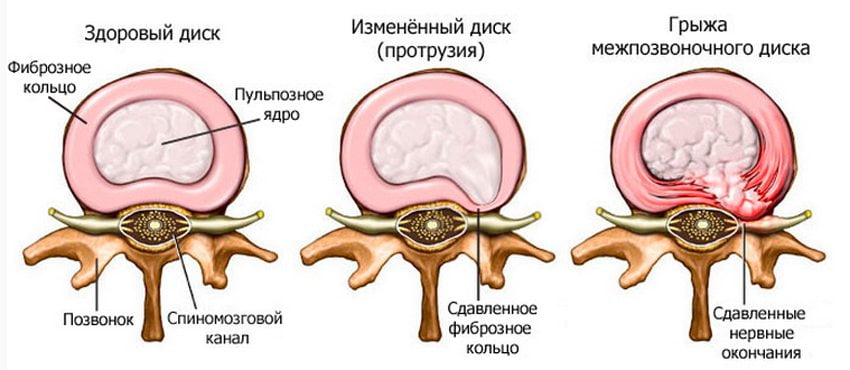
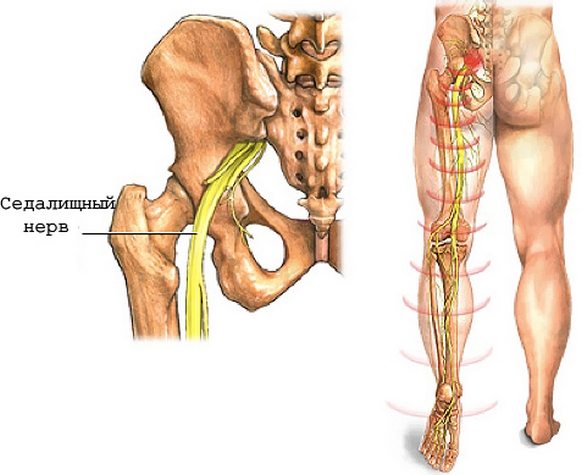
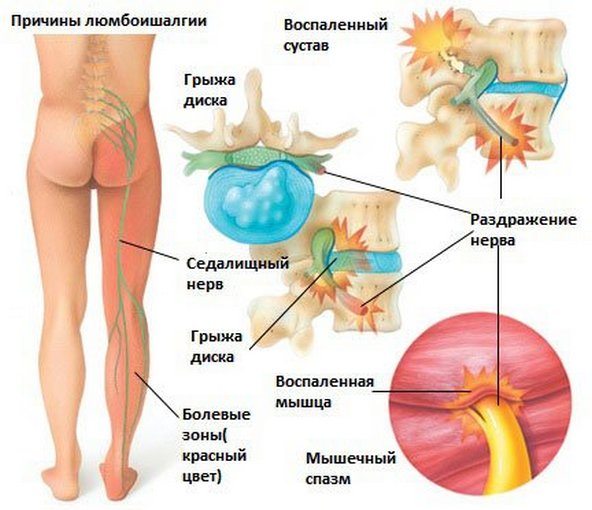
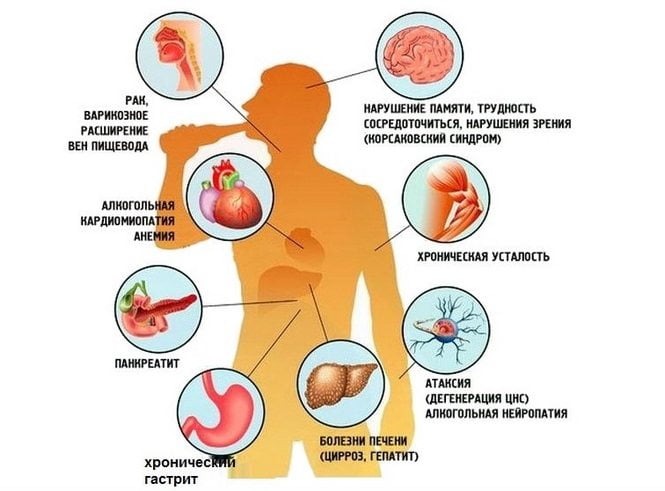
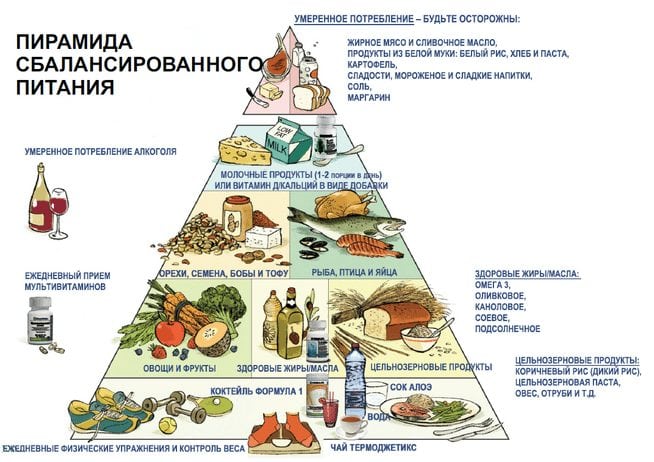
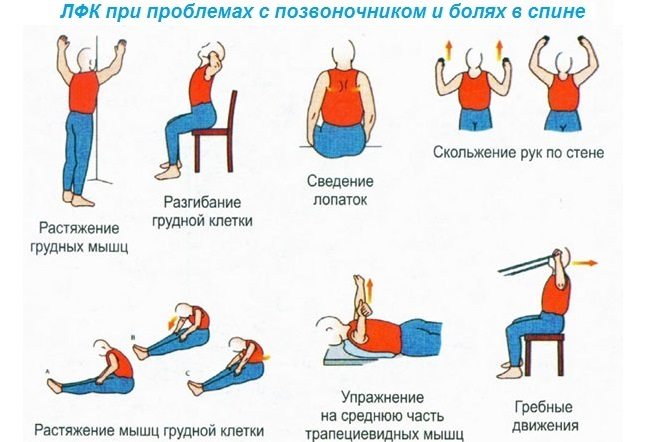
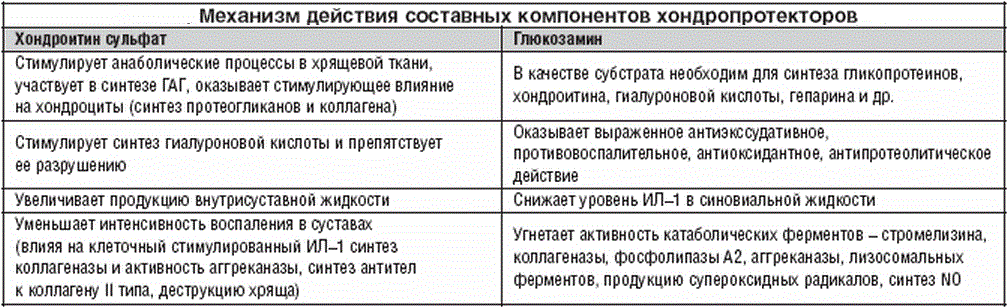
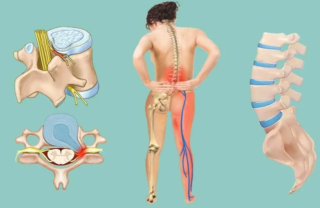
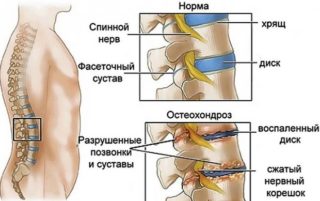
 Боль в области поясницы нередко бывает результатом развития доброкачественного или злокачественного новообразования соответствующей локализации. К наиболее распространенным опухолям относятся:
Боль в области поясницы нередко бывает результатом развития доброкачественного или злокачественного новообразования соответствующей локализации. К наиболее распространенным опухолям относятся: Почки находятся в забрюшинной клетчатке области поясницы. Развитие патологических процессов сопровождается появлением болевых ощущений соответствующей локализации:
Почки находятся в забрюшинной клетчатке области поясницы. Развитие патологических процессов сопровождается появлением болевых ощущений соответствующей локализации:
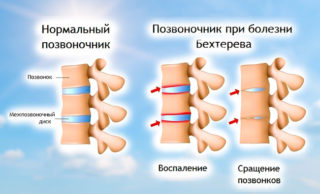 Нарушение работы иммунитета вызывает «ошибочное» образованию антител к собственным тканям организма. Это приводит к специфическому воспалительному процессу. К аутоиммунным процессам, которые вызывают боли в пояснице, относятся ревматизм, ревматоидный артрит, болезнь Бехтерева. Одновременно поражаются различные суставы, ухудшается подвижность в них, ткани вокруг начинают опухать. Симптомы заболевания особенно выражены утром после сна. Человеку трудно вставать, тяжело наклоняться или разгибаться, ходить.
Нарушение работы иммунитета вызывает «ошибочное» образованию антител к собственным тканям организма. Это приводит к специфическому воспалительному процессу. К аутоиммунным процессам, которые вызывают боли в пояснице, относятся ревматизм, ревматоидный артрит, болезнь Бехтерева. Одновременно поражаются различные суставы, ухудшается подвижность в них, ткани вокруг начинают опухать. Симптомы заболевания особенно выражены утром после сна. Человеку трудно вставать, тяжело наклоняться или разгибаться, ходить.









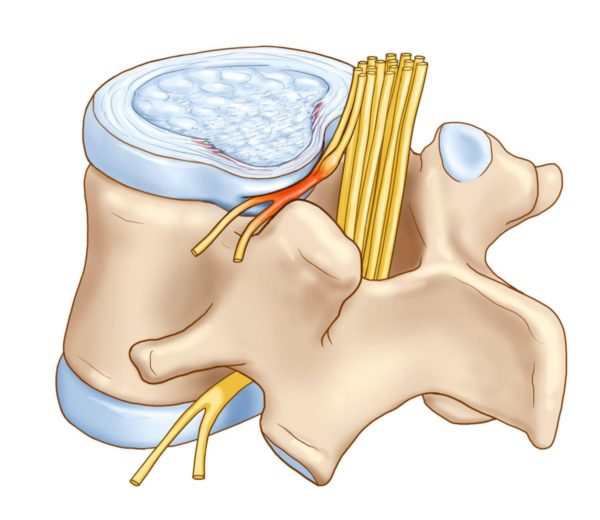

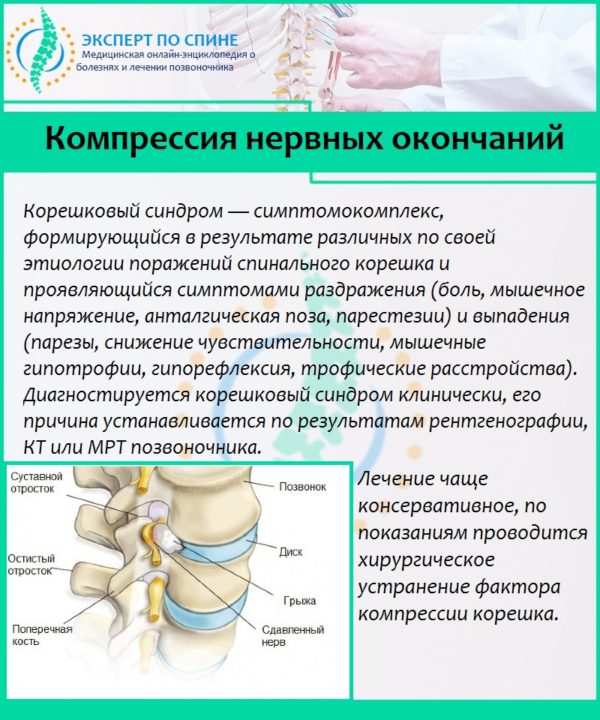




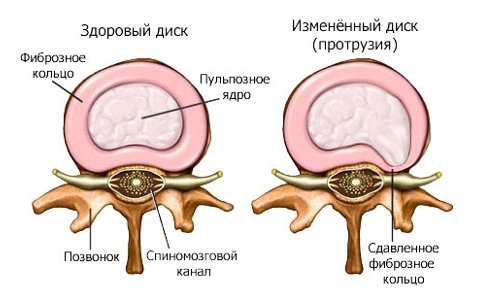




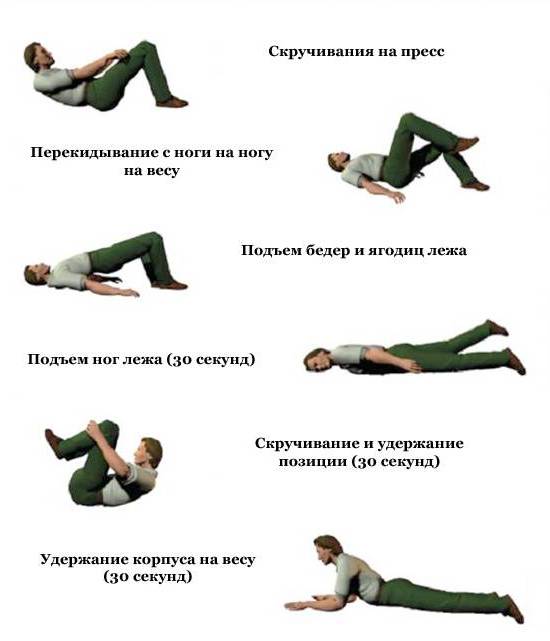

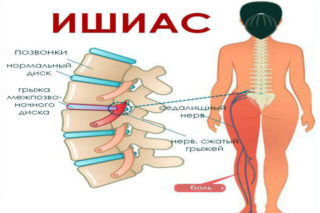 Чаще всего боли патологической этиологии в позвоночнике, в том числе в его нижней части – пояснице и копчике, отдающие в ногу справа или слева, возникают у взрослых людей, перешагнувших порог сорокалетия. Но иногда это случается и в более молодом возрасте. Быстро выяснить, что именно дало повод к появлению подобной симптоматики, удается не всегда, поскольку она проявляется в целом ряде заболеваний.
Чаще всего боли патологической этиологии в позвоночнике, в том числе в его нижней части – пояснице и копчике, отдающие в ногу справа или слева, возникают у взрослых людей, перешагнувших порог сорокалетия. Но иногда это случается и в более молодом возрасте. Быстро выяснить, что именно дало повод к появлению подобной симптоматики, удается не всегда, поскольку она проявляется в целом ряде заболеваний.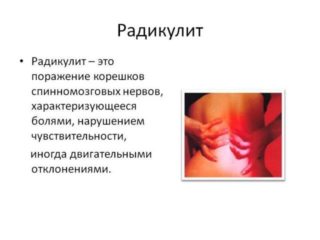 Позвоночные патологии занимают первое место в списке недугов, при которых боль появляется в области поясницы и/или талии и иррадиирует в ногу. Специалисты упоминают в их числе следующие заболевания:
Позвоночные патологии занимают первое место в списке недугов, при которых боль появляется в области поясницы и/или талии и иррадиирует в ногу. Специалисты упоминают в их числе следующие заболевания: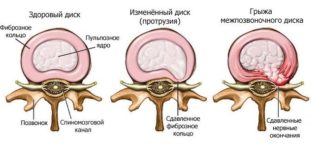 Грыжа межпозвоночного диска поясничного отдела – дегенеративное поражение, характеризующееся нарушением его целостности и структуры. Чаще всего развивается в промежутке между 4 и 5 поясничными позвонками либо между 5 позвонком и крестцом в месте их сочленения.
Грыжа межпозвоночного диска поясничного отдела – дегенеративное поражение, характеризующееся нарушением его целостности и структуры. Чаще всего развивается в промежутке между 4 и 5 поясничными позвонками либо между 5 позвонком и крестцом в месте их сочленения.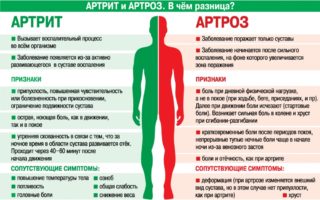 Когда сильно болит спина в области поясницы справа или слева и боль отдает в ногу, причиной часто становятся заболевания суставов, связок и мышц бедер. Наиболее распространенными видами патологий, поражающих эту часть скелета, являются различные формы артритов – острых и хронических воспалительных процессов, и артрозов – дегенеративных изменений суставных тканей. В период обострения артрита в области сустава наблюдается болевой синдром, отек, гиперемия (покраснение) кожного покрова, повышение местной и общей температуры, при этом больного знобит. В симптоматическую картину артрозов, помимо боли, входит скованность движений, в особенности по утрам, когда больной встает с постели.
Когда сильно болит спина в области поясницы справа или слева и боль отдает в ногу, причиной часто становятся заболевания суставов, связок и мышц бедер. Наиболее распространенными видами патологий, поражающих эту часть скелета, являются различные формы артритов – острых и хронических воспалительных процессов, и артрозов – дегенеративных изменений суставных тканей. В период обострения артрита в области сустава наблюдается болевой синдром, отек, гиперемия (покраснение) кожного покрова, повышение местной и общей температуры, при этом больного знобит. В симптоматическую картину артрозов, помимо боли, входит скованность движений, в особенности по утрам, когда больной встает с постели. Нарушение функций внутренних органов, расположенных в области малого таза, либо в брюшной полости, проецируемых на уровень нижней части спины, также могут стать причиной боли в бедре, в паху, в низу живота или в пояснице. Колоть и болеть в данных зонах может при:
Нарушение функций внутренних органов, расположенных в области малого таза, либо в брюшной полости, проецируемых на уровень нижней части спины, также могут стать причиной боли в бедре, в паху, в низу живота или в пояснице. Колоть и болеть в данных зонах может при: Физиологические факторы представляют собой нередкое явление и могут причинять значительный дискомфорт.
Физиологические факторы представляют собой нередкое явление и могут причинять значительный дискомфорт.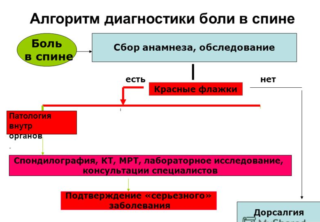 Самостоятельно определить природу болевых ощущений в крестцово-поясничной области пациенту не всегда возможно. Грамотно проверять состояние здоровья при подобной симптоматике и решать, какие меры следует принять для его коррекции, может только специалист, и лучше всего сделать это как можно быстрее.
Самостоятельно определить природу болевых ощущений в крестцово-поясничной области пациенту не всегда возможно. Грамотно проверять состояние здоровья при подобной симптоматике и решать, какие меры следует принять для его коррекции, может только специалист, и лучше всего сделать это как можно быстрее.
 При поражении нижних шейных и верхних грудных позвонков происходит нарушение их расположения относительно друг друга (смещение, уменьшение высоты межпозвонковых дисков). Из-за этого спинномозговые корешки, выходящие из позвоночного канала, могут сдавливаться и механически раздражаться, что ведет к появлению болей по ходу поврежденного нерва. Если пораженный корешок «отвечает» за иннервацию тканей верхней конечности, неприятные ощущения, соответственно, возникают в руках.
При поражении нижних шейных и верхних грудных позвонков происходит нарушение их расположения относительно друг друга (смещение, уменьшение высоты межпозвонковых дисков). Из-за этого спинномозговые корешки, выходящие из позвоночного канала, могут сдавливаться и механически раздражаться, что ведет к появлению болей по ходу поврежденного нерва. Если пораженный корешок «отвечает» за иннервацию тканей верхней конечности, неприятные ощущения, соответственно, возникают в руках.
 В большинстве случаев СБН связан с неприятными ощущениями именно в ногах, однако уже в первом описании этой болезни, сделанном Томасом Уиллисом в 1672 году, отмечается, что симптомы могут появляться не только со стороны нижних, но и со стороны верхних конечностей. В современном тесте на наличие этого заболевания (шкала оценки степени тяжести СБН) обязательно оценивается дискомфорт и в ногах, и в руках.
В большинстве случаев СБН связан с неприятными ощущениями именно в ногах, однако уже в первом описании этой болезни, сделанном Томасом Уиллисом в 1672 году, отмечается, что симптомы могут появляться не только со стороны нижних, но и со стороны верхних конечностей. В современном тесте на наличие этого заболевания (шкала оценки степени тяжести СБН) обязательно оценивается дискомфорт и в ногах, и в руках. Неприятные ощущения в руках, возникающие по причине сна в неудобной позе, могут быть обусловлены неправильным выбором матраса и подушки, на которых спящий лежит в нефизиологичном положении. Кроме того, «отлежать» руку можно на фоне очень крепкого сна из-за переутомления или длительного недостатка отдыха. В некоторых случаях «беспробудный» сон бывает вызван приемом больших доз алкоголя или некоторых препаратов (например, феназепама для лечения бессонницы).
Неприятные ощущения в руках, возникающие по причине сна в неудобной позе, могут быть обусловлены неправильным выбором матраса и подушки, на которых спящий лежит в нефизиологичном положении. Кроме того, «отлежать» руку можно на фоне очень крепкого сна из-за переутомления или длительного недостатка отдыха. В некоторых случаях «беспробудный» сон бывает вызван приемом больших доз алкоголя или некоторых препаратов (например, феназепама для лечения бессонницы).















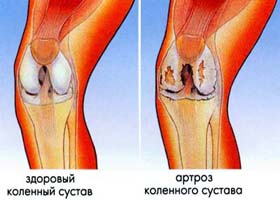










 Понять, почему болят груди под мышкой, бывает не всегда просто. Ведь спровоцировать боль между молочной железой и подмышкой могут самые разнообразные факторы. В первую очередь к ним можно отнести следующие причины:
Понять, почему болят груди под мышкой, бывает не всегда просто. Ведь спровоцировать боль между молочной железой и подмышкой могут самые разнообразные факторы. В первую очередь к ним можно отнести следующие причины: Механические повреждения подмышек. Сюда можно отнести сильный удар, падение с высоты, растяжение мышц при физической тренировке. Обычно подобного рода повреждения замечаются сразу и при правильном лечении неприятные ощущения исчезают спустя пару дней.
Механические повреждения подмышек. Сюда можно отнести сильный удар, падение с высоты, растяжение мышц при физической тренировке. Обычно подобного рода повреждения замечаются сразу и при правильном лечении неприятные ощущения исчезают спустя пару дней. При обнаружении новообразования в грудной области, боль в первую очередь распространяется на саму грудь, затем с течением времени она может проявиться и в подмышечной впадине. При этом наблюдается ухудшение общего самочувствия больного.
При обнаружении новообразования в грудной области, боль в первую очередь распространяется на саму грудь, затем с течением времени она может проявиться и в подмышечной впадине. При этом наблюдается ухудшение общего самочувствия больного.


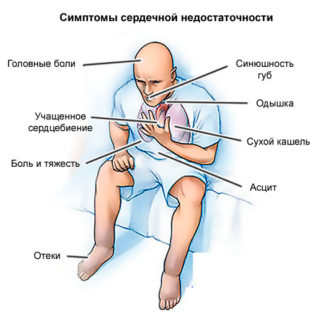 Обычно кроме болевого синдрома пациент ничего не ощущает, поэтому точно определить у себя то или иное нарушение не может. Однако сердечные патологии имеют характерные сопутствующие признаки:
Обычно кроме болевого синдрома пациент ничего не ощущает, поэтому точно определить у себя то или иное нарушение не может. Однако сердечные патологии имеют характерные сопутствующие признаки:
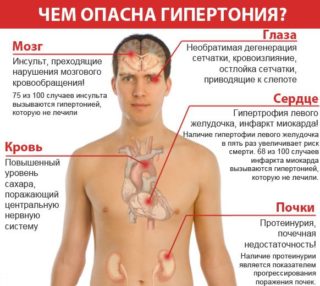 Если болит левая сторона грудины в районе сердца и левая рука, данный признак часто сообщает о наличии гипертонического криза. Дополнительно с этим появляются слабость, головокружение, ощущение бульканья и треска в голове. Данное состояние всегда характеризуется повышенным артериальным давлением. Проблема всегда приносит дискомфорт при обострении. Появляется на фоне хронического стресса и недосыпа. Также может развиваться, если имеется наследственная предрасположенность.
Если болит левая сторона грудины в районе сердца и левая рука, данный признак часто сообщает о наличии гипертонического криза. Дополнительно с этим появляются слабость, головокружение, ощущение бульканья и треска в голове. Данное состояние всегда характеризуется повышенным артериальным давлением. Проблема всегда приносит дискомфорт при обострении. Появляется на фоне хронического стресса и недосыпа. Также может развиваться, если имеется наследственная предрасположенность.
 Заболевание психического характера. Патология имеет некоторые симптомы: боль в груди с отдачей в руку, сжимание сердечной мышцы, тяжесть дыхания. Несмотря на то что боли не физические, они способны нанести серьезный вред человеческому здоровью. Вместе с тем происходит нервоз, человек прекращает замечать окружающий мир, ищет у себя новые симптомы расстройства.
Заболевание психического характера. Патология имеет некоторые симптомы: боль в груди с отдачей в руку, сжимание сердечной мышцы, тяжесть дыхания. Несмотря на то что боли не физические, они способны нанести серьезный вред человеческому здоровью. Вместе с тем происходит нервоз, человек прекращает замечать окружающий мир, ищет у себя новые симптомы расстройства.

 Альгезия, или болезненность в груди, может быть обусловлена естественными физиологическими процессами. Они зависят от фазы менструального цикла и, как следствие, от гормонов. Особенно сильно меняется грудь при наступлении беременности – становится чувствительной, болезненной и сильно набухает уже на первых сроках.
Альгезия, или болезненность в груди, может быть обусловлена естественными физиологическими процессами. Они зависят от фазы менструального цикла и, как следствие, от гормонов. Особенно сильно меняется грудь при наступлении беременности – становится чувствительной, болезненной и сильно набухает уже на первых сроках.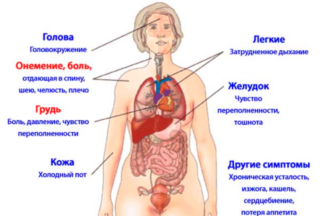
 Желудок расположен преимущественно в брюшной полости, но находится в тесном контакте с другими органами. Любые заболевания могут отдавать в грудную полость. Неприятные симптомы нередко возникают при изжоге: жжение в груди, отрыжка, дискомфорт, кислотный привкус.
Желудок расположен преимущественно в брюшной полости, но находится в тесном контакте с другими органами. Любые заболевания могут отдавать в грудную полость. Неприятные симптомы нередко возникают при изжоге: жжение в груди, отрыжка, дискомфорт, кислотный привкус.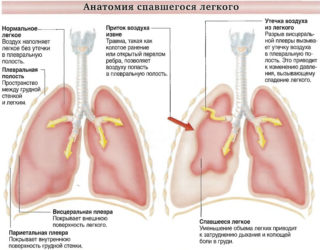
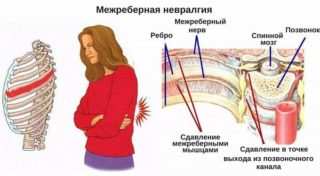 Симптомы, связанные с болезнями нервной системы, распространены меньше, чем нарушения со стороны сердца, легочной системы или ЖКТ. Однако они тоже встречаются у пациентов:
Симптомы, связанные с болезнями нервной системы, распространены меньше, чем нарушения со стороны сердца, легочной системы или ЖКТ. Однако они тоже встречаются у пациентов:
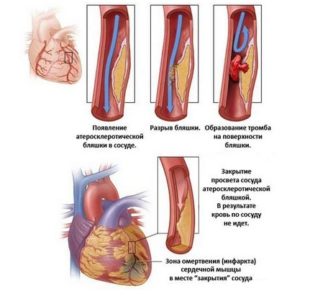






 Дискомфортные и болевые ощущения в горле чаще всего имеют односторонний характер, поскольку диски в области шеи могут смещаться только в бок. С той стороны, где произошло смещение, возникает воспалительный процесс, нервные корешки зажимаются в позвоночном канале, в результате чего появляется ограничение подвижности, напряжение глоточных мышц и болевые ощущения.
Дискомфортные и болевые ощущения в горле чаще всего имеют односторонний характер, поскольку диски в области шеи могут смещаться только в бок. С той стороны, где произошло смещение, возникает воспалительный процесс, нервные корешки зажимаются в позвоночном канале, в результате чего появляется ограничение подвижности, напряжение глоточных мышц и болевые ощущения. Рассмотрим, может ли отдавать в горло при ШОХ. Как уже понятно из вышесказанного, болеть горло при шейном остеохондрозе может, и обычно эти ощущения связаны с глоточной мигренью. Это несколько иные ощущения, чем боль в горле при простудных заболеваниях.
Рассмотрим, может ли отдавать в горло при ШОХ. Как уже понятно из вышесказанного, болеть горло при шейном остеохондрозе может, и обычно эти ощущения связаны с глоточной мигренью. Это несколько иные ощущения, чем боль в горле при простудных заболеваниях. Боль в горле при шейном остеохондрозе сопровождается следующей клинической картиной:
Боль в горле при шейном остеохондрозе сопровождается следующей клинической картиной: С головокружением и головными болями связаны еще несколько ассоциированных синдромов:
С головокружением и головными болями связаны еще несколько ассоциированных синдромов: Остеохондроз шейного отдела проявляется комплексом дегенеративных изменений в костно-хрящевых структурах, суставной капсуле, связочном аппарате. Патологические процессы приводят к сосудистым нарушениям, деформации осанки, хроническим болям. У лиц старшего возраста высока вероятность развития спинального атеросклероза. Могут ли возникать боли в горле при остеохондрозе шейного отдела? Большинство людей не связывают симптом с заболеванием позвоночного столба, и длительное время принимают далеко не безвредные противовоспалительные препараты.
Остеохондроз шейного отдела проявляется комплексом дегенеративных изменений в костно-хрящевых структурах, суставной капсуле, связочном аппарате. Патологические процессы приводят к сосудистым нарушениям, деформации осанки, хроническим болям. У лиц старшего возраста высока вероятность развития спинального атеросклероза. Могут ли возникать боли в горле при остеохондрозе шейного отдела? Большинство людей не связывают симптом с заболеванием позвоночного столба, и длительное время принимают далеко не безвредные противовоспалительные препараты. Клиника заболевания разнообразна и зависит от многих факторов: возраста пациента, степени повреждения костно-хрящевых структур, сопутствующих патологий. Ирритация нервных волокон корешков шейного отдела (С1 – С7) обычно сопровождается вегетативными, сенсорными и моторными расстройствами. К основным проявлениям относят сосудистые нарушения, боли, иррадиирующие в лобные доли, глазные орбиты, корень языка, горло и область сосцевидного отростка. Неприятные симптомы усиливаются в ночное время, при чрезмерных нагрузках и резких поворотах шеи, смене положения тела. Ущемление гортанного нерва сопровождается явлениями, характерными для воспалительных процессов ротоглотки: увеличением подчелюстных лимфоузлов, першением, дискомфортом во время глотания, ощущением кома в горле. В некоторых случаях наблюдается снижение веса, авитаминоз, сухость слизистой ротовой полости, боязнь глотания.
Клиника заболевания разнообразна и зависит от многих факторов: возраста пациента, степени повреждения костно-хрящевых структур, сопутствующих патологий. Ирритация нервных волокон корешков шейного отдела (С1 – С7) обычно сопровождается вегетативными, сенсорными и моторными расстройствами. К основным проявлениям относят сосудистые нарушения, боли, иррадиирующие в лобные доли, глазные орбиты, корень языка, горло и область сосцевидного отростка. Неприятные симптомы усиливаются в ночное время, при чрезмерных нагрузках и резких поворотах шеи, смене положения тела. Ущемление гортанного нерва сопровождается явлениями, характерными для воспалительных процессов ротоглотки: увеличением подчелюстных лимфоузлов, першением, дискомфортом во время глотания, ощущением кома в горле. В некоторых случаях наблюдается снижение веса, авитаминоз, сухость слизистой ротовой полости, боязнь глотания.
 При выявленной взаимосвязи болей в горле с остеохондрозом шейного отдела, основой медикаментозной терапии являются нестероидные противовоспалительные препараты (НПВП), миорелаксанты, противосудорожные средства, антидепрессанты. Лечение горла включает полоскание травяными отварами, наложение компрессов, применение анестезирующих спреев и физиотерапию: электрофорез, гальванизацию, ингаляции, КУФ-облучение. В период обострения показан постельный режим и фиксация шейного отдела воротником Шанца. При корешковом синдроме пациента направляют в стационар, назначается локальное введение кортикостероидов, анестетиков, сосудорасширяющих средств, проводится противоотечная и тракционная терапия (вытяжение позвоночника).
При выявленной взаимосвязи болей в горле с остеохондрозом шейного отдела, основой медикаментозной терапии являются нестероидные противовоспалительные препараты (НПВП), миорелаксанты, противосудорожные средства, антидепрессанты. Лечение горла включает полоскание травяными отварами, наложение компрессов, применение анестезирующих спреев и физиотерапию: электрофорез, гальванизацию, ингаляции, КУФ-облучение. В период обострения показан постельный режим и фиксация шейного отдела воротником Шанца. При корешковом синдроме пациента направляют в стационар, назначается локальное введение кортикостероидов, анестетиков, сосудорасширяющих средств, проводится противоотечная и тракционная терапия (вытяжение позвоночника).






 Больной может испытывать неприятные ощущения, поворачивая голову.
Больной может испытывать неприятные ощущения, поворачивая голову. Тщательно изучить проблему поможет МРТ.
Тщательно изучить проблему поможет МРТ. Найз поможет при болях, снимет отечность и воспалительный процесс в проблемной области.
Найз поможет при болях, снимет отечность и воспалительный процесс в проблемной области. Воротник Шанца уберет лишнюю нагрузку с шейного отдела позвоночника.
Воротник Шанца уберет лишнюю нагрузку с шейного отдела позвоночника. В лечебных целях нужно выполнять упражнение на поднятие и опускание плеч.
В лечебных целях нужно выполнять упражнение на поднятие и опускание плеч.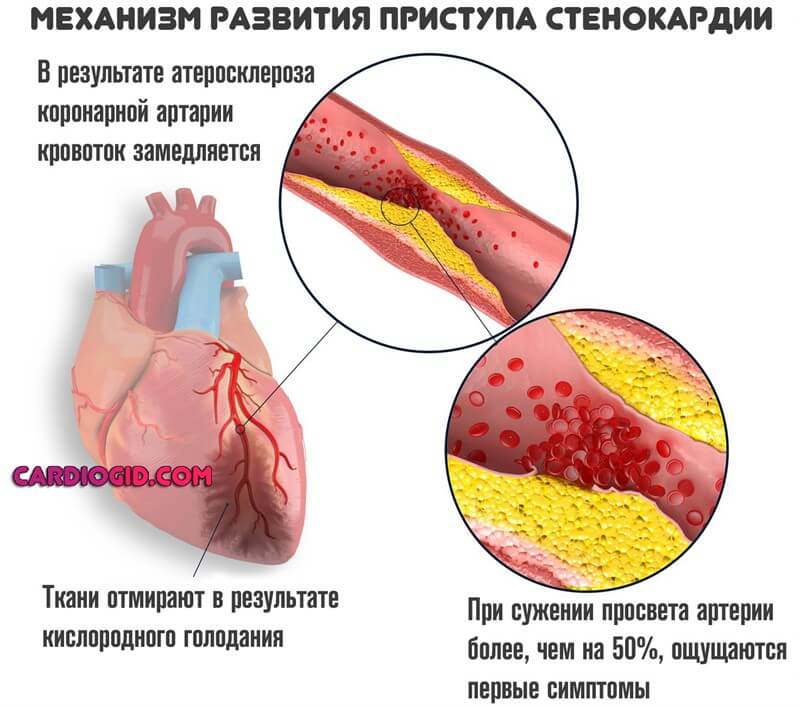

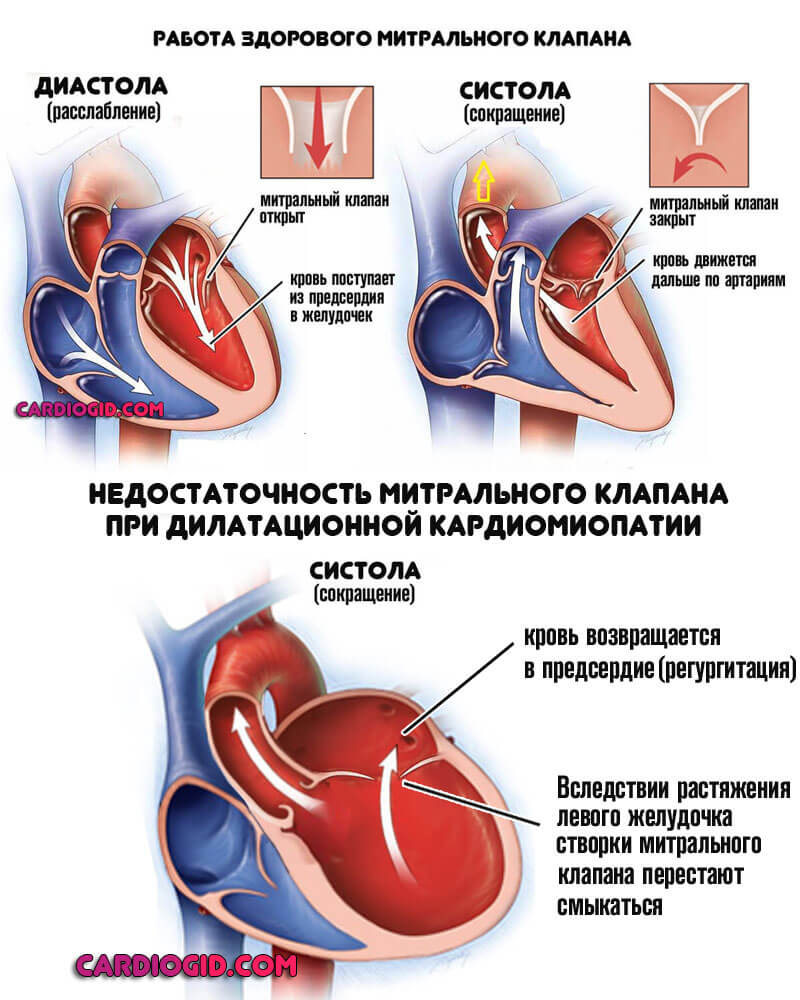
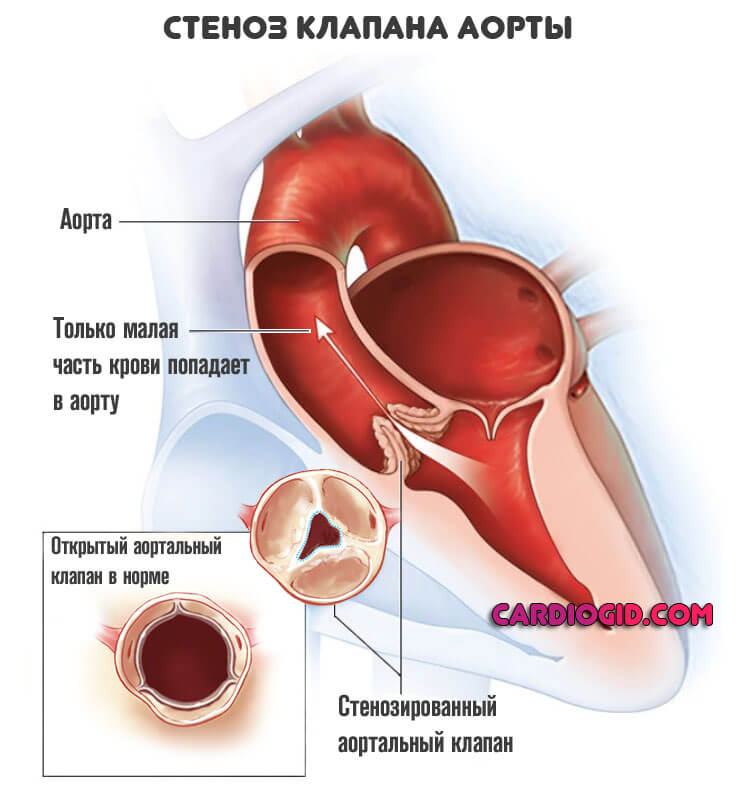
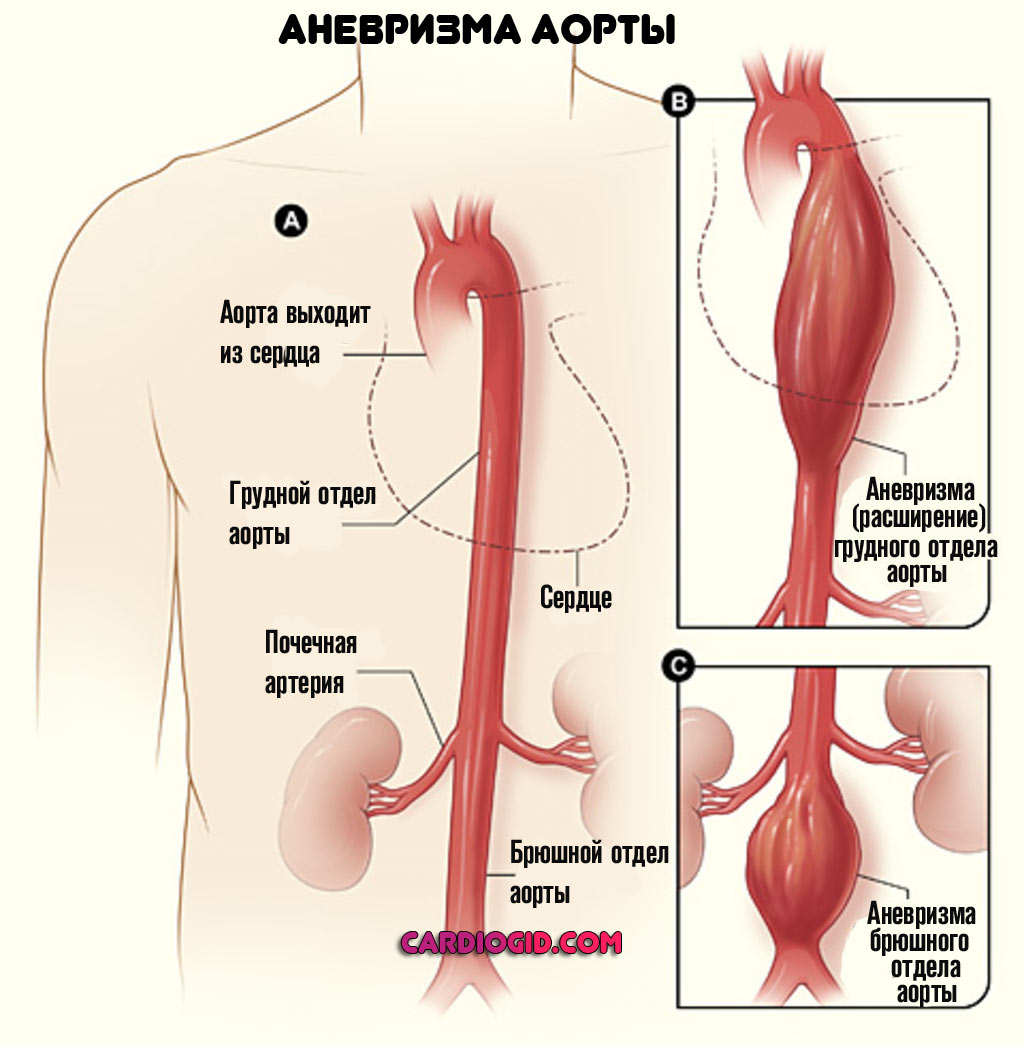
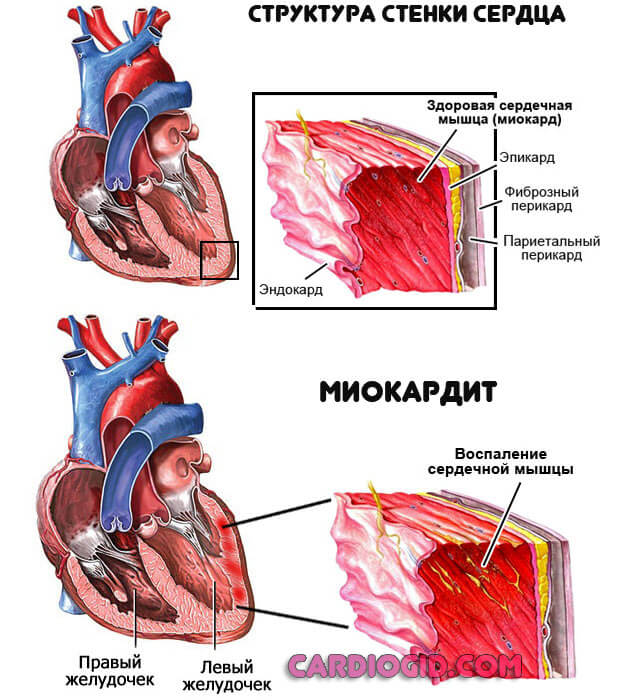
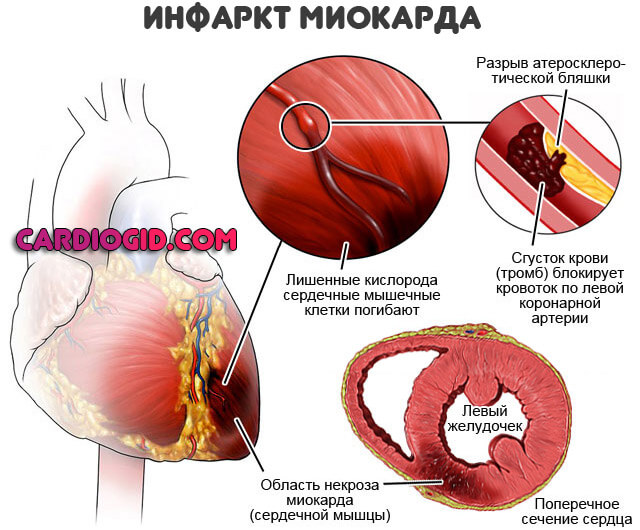

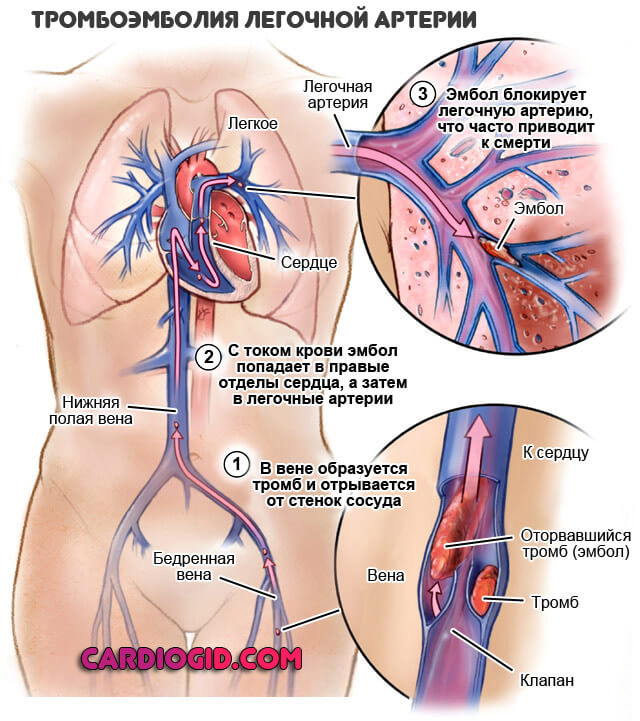
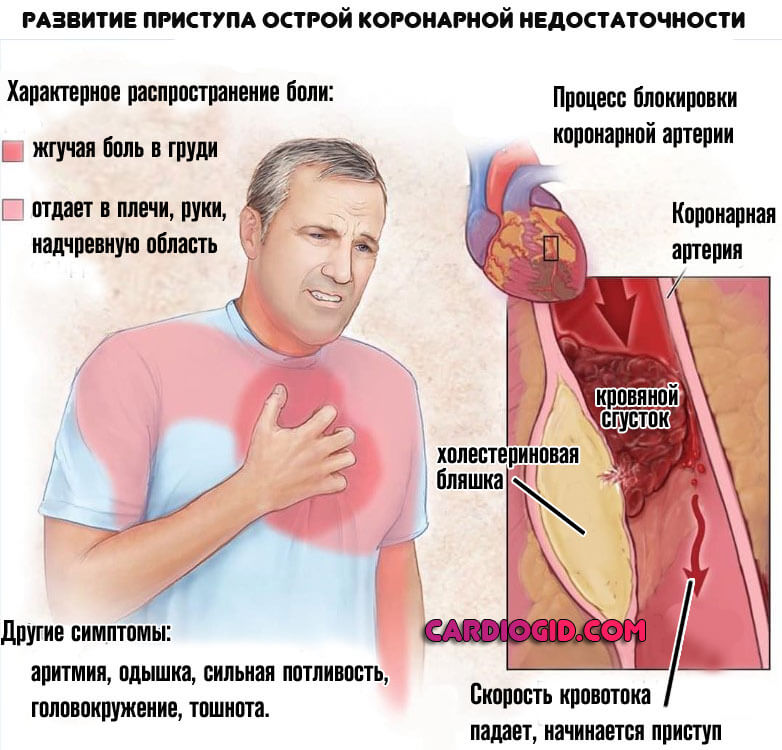
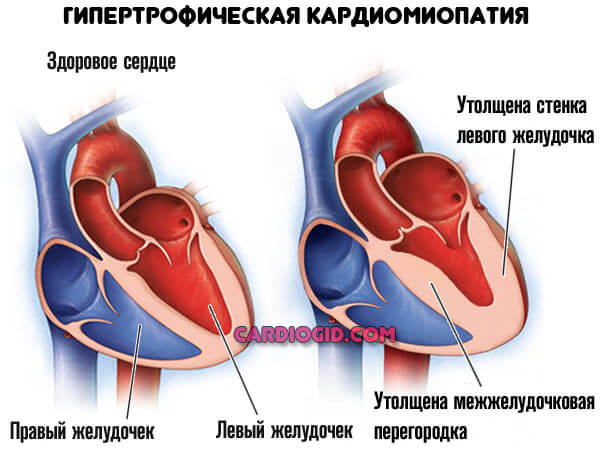














 Тупая боль в грудной клетке слева и справа часто вызвана психологическими проблемами, в некоторых случаях синдром связан с патологиями внутренних органов. Все без исключения заболевания считаются опасными, поэтому они требуют срочного обследования.
Тупая боль в грудной клетке слева и справа часто вызвана психологическими проблемами, в некоторых случаях синдром связан с патологиями внутренних органов. Все без исключения заболевания считаются опасными, поэтому они требуют срочного обследования.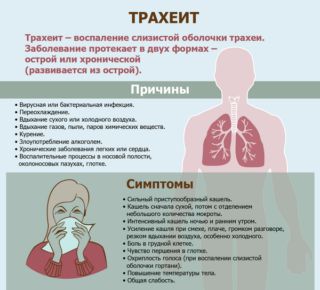 Дыхательная система считается второй жизненно важной в организме. При возникновении проблем с легкими, например при поражении плевры, начинаются сильные боли слева или справа, в зависимости от того, какая сторона повреждена. Обычно болезненность сопровождается кашлем. Проявляется при таких патологиях:
Дыхательная система считается второй жизненно важной в организме. При возникновении проблем с легкими, например при поражении плевры, начинаются сильные боли слева или справа, в зависимости от того, какая сторона повреждена. Обычно болезненность сопровождается кашлем. Проявляется при таких патологиях: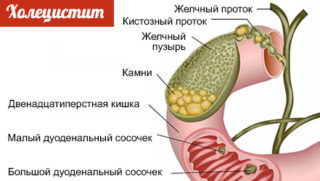 При таких патологиях боли появляются в подложечной области, после чего иррадиируют в грудную клетку. Определить, какой именно орган беспокоит, тяжело. Предположительно неприятный симптом может быть вызван:
При таких патологиях боли появляются в подложечной области, после чего иррадиируют в грудную клетку. Определить, какой именно орган беспокоит, тяжело. Предположительно неприятный симптом может быть вызван: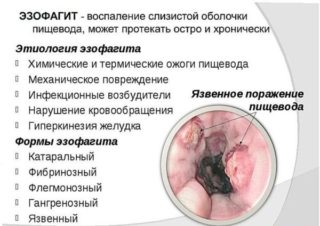
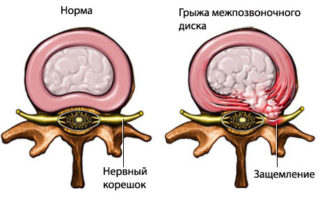
 Вегето-сосудистая дистония также проявляется давлением в груди. Возникает из-за хронических патологий кровеносной системы, при длительных стрессах и отсутствии полноценного отдыха. Вместе с тем могут появиться позывы к кашлю, а также сковывание головы, возникает вялость, апатия, головокружение. Реже возникает снижение температуры тела.
Вегето-сосудистая дистония также проявляется давлением в груди. Возникает из-за хронических патологий кровеносной системы, при длительных стрессах и отсутствии полноценного отдыха. Вместе с тем могут появиться позывы к кашлю, а также сковывание головы, возникает вялость, апатия, головокружение. Реже возникает снижение температуры тела.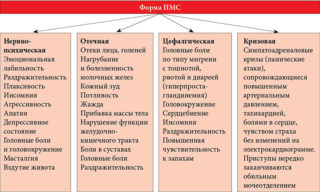 Женщины больше подвержены стрессу, однако кроме этого давящее ощущение в грудной клетке может появиться и из-за других проблем в организме:
Женщины больше подвержены стрессу, однако кроме этого давящее ощущение в грудной клетке может появиться и из-за других проблем в организме:








 В детском возрасте чрезмерная активность – лазанье по заборам, деревьям, даже дружеские толчки или борьба могут стать причиной травмы при падении.
В детском возрасте чрезмерная активность – лазанье по заборам, деревьям, даже дружеские толчки или борьба могут стать причиной травмы при падении. Об авторе:
Об авторе:
 Тупые боли по центру грудной клетки чаще возникают в связи с патологией сердца и сосудов. Ишемическая болезнь сердца (ИБС) характеризуется поражением миокарда, недостатком кровообращения в сердечной мышце. Острая форма заболевания – это инфаркт, остановка сердца. Хронический вид проявляется затяжной стенокардией, кардиосклерозом. Течение ИБС волнообразное с постепенным нарастанием симптомов:
Тупые боли по центру грудной клетки чаще возникают в связи с патологией сердца и сосудов. Ишемическая болезнь сердца (ИБС) характеризуется поражением миокарда, недостатком кровообращения в сердечной мышце. Острая форма заболевания – это инфаркт, остановка сердца. Хронический вид проявляется затяжной стенокардией, кардиосклерозом. Течение ИБС волнообразное с постепенным нарастанием симптомов: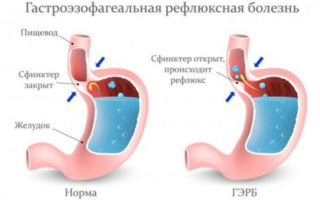 Неприятные ощущения, когда щемит в грудине посередине, возникают при патологии желудка или кишечника. Причиной могут быть следующие заболевания:
Неприятные ощущения, когда щемит в грудине посередине, возникают при патологии желудка или кишечника. Причиной могут быть следующие заболевания: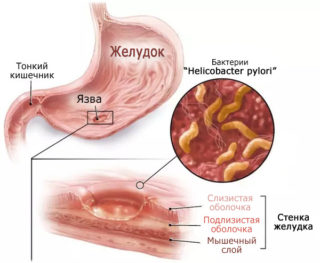
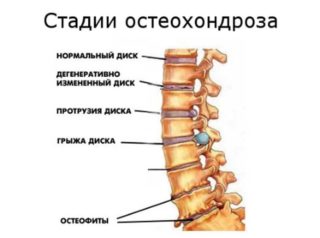 Часто грудина болит из-за проблем с позвоночником. Это могут быть как заболевания, так и острые состояния – травмы, ушибы. Во время удара или падения возможны переломы костей, повреждение диафрагмы. Внутреннее кровотечение при этом несет опасность для жизни. При разрыве мышц и кровеносных сосудов болезненность усиливается во время поворотов и наклонов туловища. Трещины и переломы грудины сопровождаются общим недомоганием.
Часто грудина болит из-за проблем с позвоночником. Это могут быть как заболевания, так и острые состояния – травмы, ушибы. Во время удара или падения возможны переломы костей, повреждение диафрагмы. Внутреннее кровотечение при этом несет опасность для жизни. При разрыве мышц и кровеносных сосудов болезненность усиливается во время поворотов и наклонов туловища. Трещины и переломы грудины сопровождаются общим недомоганием.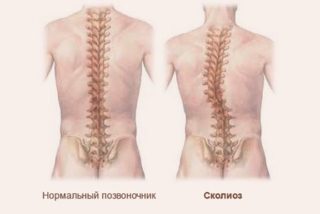
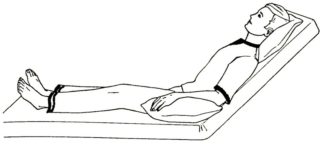
 Многие женщины в те или иные периоды своей жизни сталкивались с проблемой болей в груди. Появление этих симптомов не должно становиться причиной панического настроения или страхов, но и легкомысленно относиться к ним также нельзя. Чтобы каждая женщина была спокойна за свое здоровье, а при необходимости – могла своевременно пройти нужный курс лечения, ей необходимо познакомиться с симптоматикой и причинами возникновения болей в молочных железах.
Многие женщины в те или иные периоды своей жизни сталкивались с проблемой болей в груди. Появление этих симптомов не должно становиться причиной панического настроения или страхов, но и легкомысленно относиться к ним также нельзя. Чтобы каждая женщина была спокойна за свое здоровье, а при необходимости – могла своевременно пройти нужный курс лечения, ей необходимо познакомиться с симптоматикой и причинами возникновения болей в молочных железах.



 Понравился материал? Поставьте ему оценку.
Понравился материал? Поставьте ему оценку.

 не всегда ясно, что же вообще с этим делать. Так вот, вы должны знать вполне конкретные и довольно ограниченные причины, по которым она может начаться.
не всегда ясно, что же вообще с этим делать. Так вот, вы должны знать вполне конкретные и довольно ограниченные причины, по которым она может начаться. Безусловно, постоянные боли требуют особенного лечения и заботы. Хронические боли в мышцах требуют квалифицированной помощи, постоянного наблюдения и как можно более скорой помощи, которая избавит от недуга. Помимо этого, выявить реальную причину боли в мышцах можно определив её характер. К примеру, это может быть боль различной интенсивности: от мучительно до терпимой или эпизодической.
Безусловно, постоянные боли требуют особенного лечения и заботы. Хронические боли в мышцах требуют квалифицированной помощи, постоянного наблюдения и как можно более скорой помощи, которая избавит от недуга. Помимо этого, выявить реальную причину боли в мышцах можно определив её характер. К примеру, это может быть боль различной интенсивности: от мучительно до терпимой или эпизодической.
 Нередко логичной причиной мышечной боли становятся микробы, проникающие в организм. Тогда мышечная боль будет вполне логичным следствием активизации иммунной системы, которая собирает все силы в организме, чтобы как можно быстрее справиться с недугом.
Нередко логичной причиной мышечной боли становятся микробы, проникающие в организм. Тогда мышечная боль будет вполне логичным следствием активизации иммунной системы, которая собирает все силы в организме, чтобы как можно быстрее справиться с недугом. отравлений.
отравлений. повод вспомнить плохое из накопленного жизненного опыта, но и у детей.
повод вспомнить плохое из накопленного жизненного опыта, но и у детей.




 [24], [25], [26], [27]
[24], [25], [26], [27]



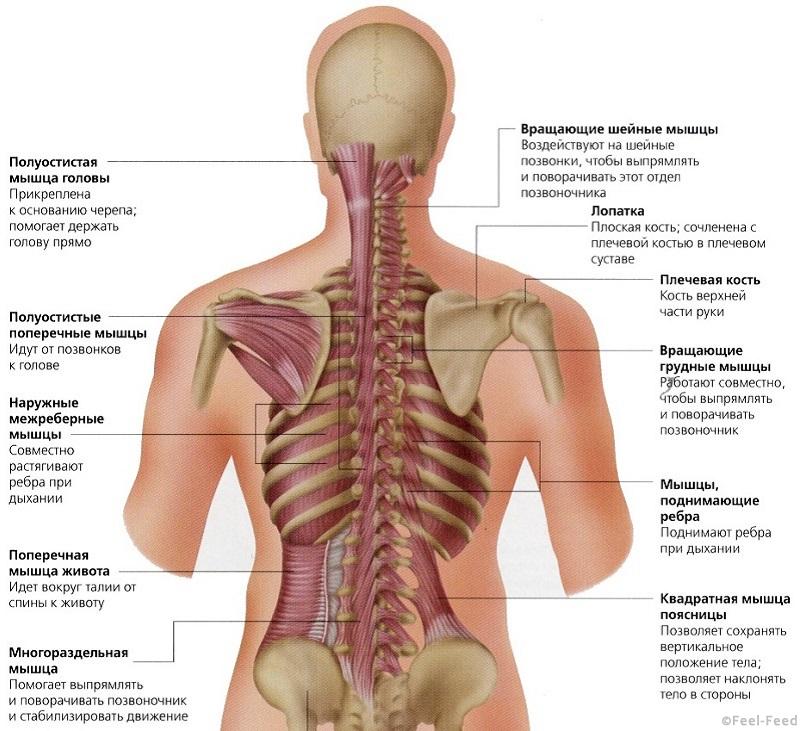
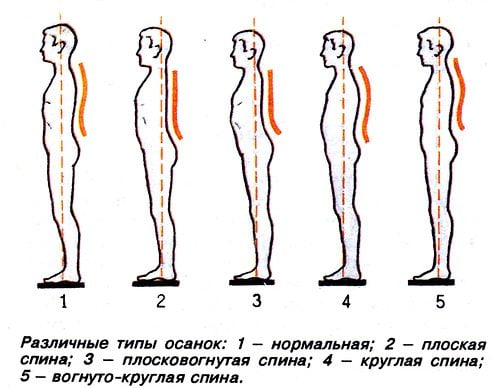
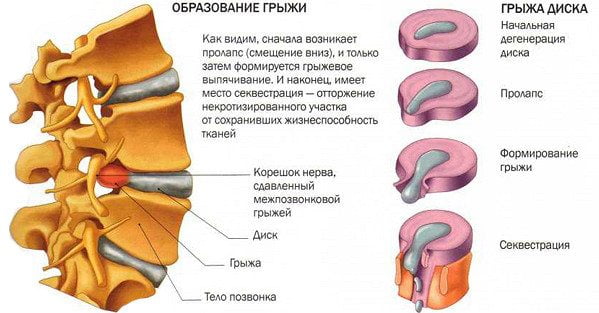
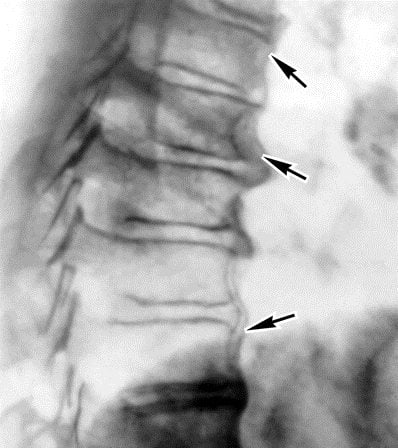
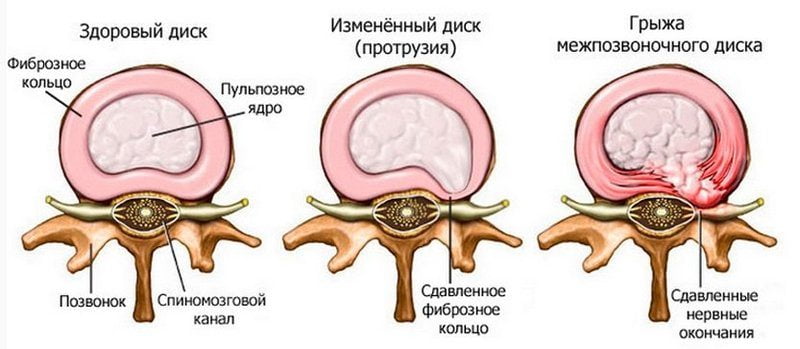






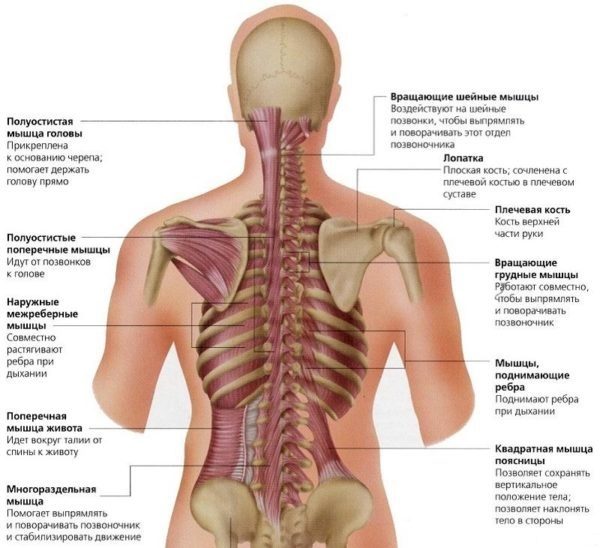

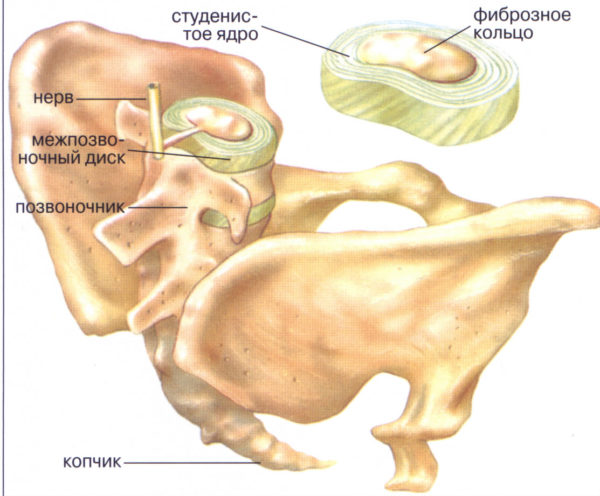
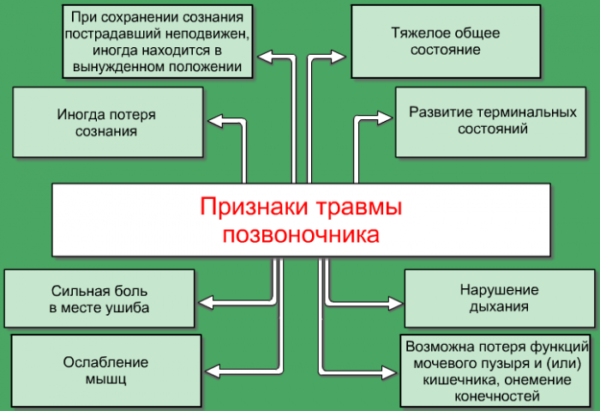
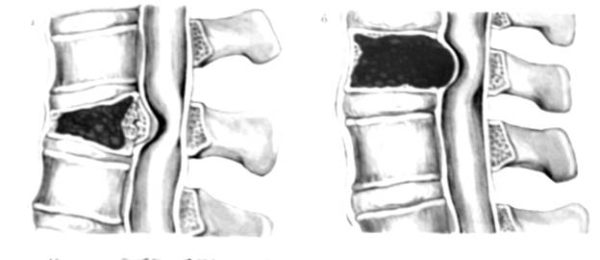
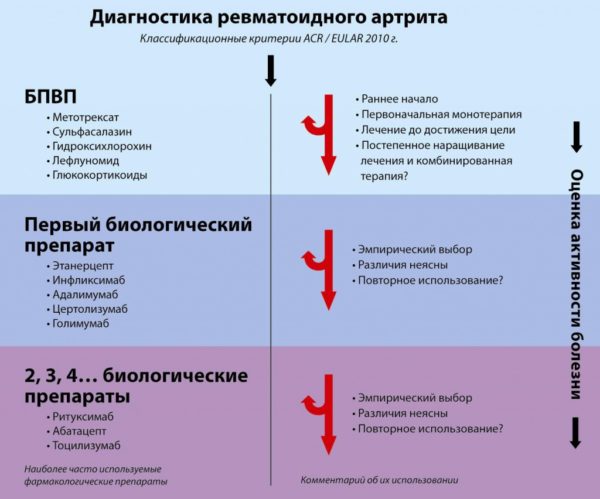
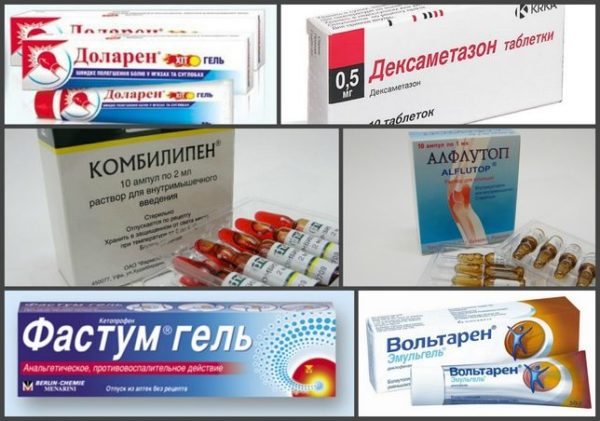






 Частые боли в позвоночнике объясняются его анатомическими особенностями. Он состоит из цепочки позвонков, между которыми находятся межпозвоночные диски. Диски обеспечивают лучшую подвижность позвонков, препятствуют их травмированию.
Частые боли в позвоночнике объясняются его анатомическими особенностями. Он состоит из цепочки позвонков, между которыми находятся межпозвоночные диски. Диски обеспечивают лучшую подвижность позвонков, препятствуют их травмированию. Патология выражается в воспалении мышц. Часто мышцы воспаляются после переохлаждения, особенно опасно нахождение на сквозняке.
Патология выражается в воспалении мышц. Часто мышцы воспаляются после переохлаждения, особенно опасно нахождение на сквозняке. Органы ЖКТ иннервируются от среднего отдела позвоночника, поэтому любые патологии дают болевые ощущения в спине.
Органы ЖКТ иннервируются от среднего отдела позвоночника, поэтому любые патологии дают болевые ощущения в спине. Спондилез — хроническое заболевание позвонков, выражающееся в нарастании остеофитов с последующим сужением позвоночного канала.
Спондилез — хроническое заболевание позвонков, выражающееся в нарастании остеофитов с последующим сужением позвоночного канала. Позвонки соединяются между собой пр помощи связок. К ним прикреплены сухожилия, которые соединяют кости и мышцы. Мышцы, расположенные вдоль позвоночника, называются околопозвоночными.
Позвонки соединяются между собой пр помощи связок. К ним прикреплены сухожилия, которые соединяют кости и мышцы. Мышцы, расположенные вдоль позвоночника, называются околопозвоночными. При болях в спине нужно обратиться к неврологу (при метастазах – к онкологу). Также может потребоваться консультация ортопеда, вертебролога, кардиолога, гинеколога, гастроэнтеролога, нефролога.
При болях в спине нужно обратиться к неврологу (при метастазах – к онкологу). Также может потребоваться консультация ортопеда, вертебролога, кардиолога, гинеколога, гастроэнтеролога, нефролога.


 Состояние, когда болевой синдром появляется в области спины, не являющемся источником патологии, называется иррадиация. Появление иррадирующих болей объясняется строением нервной системы человека.
Состояние, когда болевой синдром появляется в области спины, не являющемся источником патологии, называется иррадиация. Появление иррадирующих болей объясняется строением нервной системы человека.




















 О чем говорят боли в пояснице
О чем говорят боли в пояснице

