Поясница болит в живот отдает в – Болит живот и поясница (одновременно)
Болит живот и поясница (одновременно)
Боли в пояснице и животе игнорировать нельзя. Такой симптом может указывать на острые серьезные заболевания. Причины болей могут крыться в опорно-двигательном аппарате, нарушениях работы внутренних органов и систем, кровоизлиянии, травмах. Несвоевременно выявленный фактор, вызвавший негативную симптоматику, может привести к потере трудоспособности, ограничению подвижности и даже летальному исходу.
Причины и возможные заболевания
Причиной появления боли в пояснице и животе может стать ряд факторов. Мужчины и женщины отличаются по физиологии, но в любом случае симптоматика некоторых общих заболеваний может отдавать в другие части тела. Есть ряд патологий и состояний, которые вызывают боли.
Например, онкология, которая может появиться в любом органе и со временем затронуть рядом находящиеся, а потом распространиться по всему организму в виде метастазов. Симптоматика нередко вызывается неврологическими болезнями, интоксикацией организма, эпилепсией. Для более понятной классификации остальные причины появления болей можно разделить на небольшие группы.
В опорно-двигательном аппарате
Одно из самых распространенных патологий опорно-двигательной системы – остеохондроз. При этом может болеть не только спина, но и живот. Остеохондроз провоцирует защемление нервов. За счет их сплетения и разветвления боль может затрагивать и другие части тела. Чаще иррадиирует в спину, но может отдавать в живот и конечности. Причиной может стать межпозвоночная грыжа, сколиоз, межреберная невралгия.
Симптомы межреберной невралгии очень схожи с признаками ИБС, инфаркта, стенокардии и других сердечных патологий. Поэтому необходима срочная медицинская помощь.
К другим заболеваниям опорно-двигательной системы относятся радикулит, травмы и переломы позвоночника, остеопороз, кифоз, протрузии дисков.
Во внутренних органах
Одной из распространенных причин появления болей в животе является воспаление аппендикса. При этом болевой симптом может отдавать в спину, поясницу, локализоваться в разных участках брюшины. При обострении аппендицита боль обычно сильная и резкая, но может быть ноющей и тупой. Дополнительно появляются симптомы в виде тошноты, рвоты, лихорадочного состояния. Другие заболевания:
- Заболевания мочевыделительной системы. При этом болит не только живот, но и нижняя часть спины.
- Кишечная инфекция, сопровождающаяся тупой болью. Она охватывает брюшную полость полностью. Постепенно симптом начинает острее ощущаться в пояснице и внизу живота. В кале появляется слизь и кровь. Кишечная инфекция может привести к заражению крови и смерти.
- Панкреатит. Обычно боль локализуется вверху живота и отдает в спину.
- Конкременты в мочевом пузыре. Характер боли разный: ноющая, резкая, приступообразная или постоянная. Это зависит от шевеления камней или их продвижения по мочеточникам. При этом всегда появляется боль в животе, которая одновременно отдает в поясницу. Чаще симптоматика недолго концентрируется в конкретном месте, охватывая разные участки, но чаще отдает в спину.
- Воспаление нижнего отдела кишечника. При этом появляется резкая сильная боль слева под желудком. Это состояние дополняется поносом и вздутием живота.
- Инфекционные заболевания мочевыделительной системы (цистит, уретрит, пиелонефрит и т. д.). Возбудителей может быть много: хламидии, гонококки, клебсиеллы и т. д. Заболевания сопровождаются болезненным мочеиспусканием, болевой симптом может иррадиировать в спину, поясницу.
- Колит. Сначала появляется острая боль в животе. Через несколько дней трансформируется в тупую и одновременно переходит на поясницу, затем колит принимает хроническую форму. При этом дополнительно наблюдается чрезмерное скопление газов и высокая температура.
- Грыжа в паховой области. При этом происходит мышечное защемление. Появляется сильная и острая боль, которая даже способна вызвать кратковременную потерю сознания.


В эту же группу можно отнести мужские заболевания, которых меньше, чем женских. Например, воспаление простаты, когда болит низ брюшины, тянет живот и симптом может отдавать в поясницу. Другая патология – воспаление яичек либо их придатков – орхоэпидидимит. Вызвать инфекцию могут патогенные микроорганизмы, травмы, хирургические операции. Одновременно могут появиться тошнота и лихорадка.
Особенности у женщин
Есть некоторые причины болей, встречающиеся только у женщин. Например, период перед менструацией и во время нее, когда болит не только живот, но и отдает в поясницу. В это время может проявиться целый спектр негативных симптомов, один из основных – болезненность. Обычно она терпимая и характеризуют сокращение матки. Однако боли могут быть ноющими, острыми, приступообразными, постоянными, что зачастую свидетельствует о спаечных процессах, нарушении гормонального фона или хроническом воспалении. Другие причины:
- Угроза выкидыша. Это состояние может возникнуть по разным причинам: сильные физические нагрузки, переохлаждение, инфекционные болезни и т. д. На фоне гипертонуса матки и отслойки плаценты появляются боли в животе, но могут отдавать и в поясницу.
- Разрыв яичника или маточной трубы. При этом боль очень сильная, может вызвать даже обморок. При распространении инфекции наступает смерть.
- Загиб матки. Он может быть врожденным или приобретенным после перенесенного воспаления. Боль в этом случае ноющая, тянущая, постоянная. Иногда отдает в нижнюю часть поясницы.
- Внематочное закрепление плода, когда яйцо застревает в трубе. Это опасное состояние, так как разрыв трубы может стоить женщине жизни. Первые симптомы – тянет, болит живот, ощущения распространяются на спину. Иногда это сопровождается кровотечением.
- Маточная миома. При отсутствии болей патологию обнаружить бывает сложно. Симптоматика в виде схваткообразной рези появляется при увеличении размеров миомы. Ощущения напоминают схватки.
- Перекрут кистозной ножки. При этой патологии пережимаются сосуды, которые питают кисту, развивается некроз. Появляется боль, которая усиливается после любой активности (физической или в результате полового акта). Дополнительные симптомы – тошнота и лихорадка.
- Сальпингоофорит. Это воспалительный процесс, формирующийся в яичниках или маточных трубах и сопровождающийся болью. При отсутствии менструальных выделений причина симптома кроется в инфекции.
- Эндометриоз. Это воспалительный процесс в яичниках или матке. Боль носит постоянный характер, усиливается во время месячных.
Также болезненность может появиться в середине цикла, когда происходит выход яйцеклетки. Это может сопровождаться ноющими и тянущими ощущениями внизу живота с иррадиацией в поясницу. Среди других заболеваний можно отметить рак яичников или шейки матки, опухоли половых органов.
Что можно сделать самому?
Самолечением заниматься нельзя. Для этого необходимо выяснить причину болей. Если диагноз был поставлен раньше, то можно принять выписанное лекарство. В иных случаях лучше вызвать врача. Облегчить состояние помогают спазмолитики («Папаверин», «Спазмолгон»), противовоспалительные средства («Ибупрофен», «Диклофенак»), анальгетики («Темпалгин», «Кетанов»).


Если причиной болей стали запоры, нужно выпить любое слабительное средство. Для устранения воспаления кишечника рекомендуется «Смекта», для восстановления микрофлоры – «Лактобактерин».
Когда обращаться к врачу?
Обращаться к врачу нужно при болях, которые длятся более одного дня. Особенно если они дополнительно сопровождаются тошнотой, рвотой, обмороками, повышением температуры. Однако при внезапных сильных болях нужно вызвать «скорую». Симптоматика в виде острых и кинжальных проявлений может быть предвестником разрыва маточной трубы, аппендикса и т. д. Тогда принятые обезболивающие могут даже затруднить постановку диагноза.
Боль в животе, иррадиирующую в поясницу или спину, терпеть нельзя. Если это вызвано чрезмерной физической нагрузкой, то справиться с симптоматикой можно с помощью обезболивающих и спазмолитиков. В других случаях необходимо сразу обращаться к врачу.
poyasnica.com
Боли в спине отдают в живот: почему болит справа и слева или кишечник внизу

В организме человека все взаимосвязано.
Если поврежден один орган, то неприятные ощущения распространяются на другие.
Поэтому часто боли в спине отдают в живот или наоборот.
Пациент даже не может разобраться, где локализован болевой очаг, справа или слева, до такой степени болит низ.
Взаимосвязь внутренних органов
 Состояние, когда болевой синдром появляется в области спины, не являющемся источником патологии, называется иррадиация. Появление иррадирующих болей объясняется строением нервной системы человека.
Состояние, когда болевой синдром появляется в области спины, не являющемся источником патологии, называется иррадиация. Появление иррадирующих болей объясняется строением нервной системы человека.
По всем частям тела и органам расходятся нервы, крупные и мелкие. Когда в каком-то органе развивается воспалительный процесс, то ткани отекают, сдавливают нервы.
По этой причине человек испытывает болевые ощущения.
Если нервный импульс, который передает сигнал боли в мозг, достаточно интенсивен, то этот сигнал распространяется на другие органы. То есть, в головном мозге происходит «переключение» сигнала на другие нервные клетки, человек чувствует боль совсем не в том месте, где она возникла. Поэтому при аппендиците может болеть поясница, а при остеохондрозе — живот.
Причины
Отдающие в бока боли в спине могут быть патологиями позвоночника и внутренних органов. Самое распространенное заболевание позвоночного столба — остеохондроз. Вследствие разрушения дисков, происходит уменьшение их размеров, соответственно, сокращается расстояние между позвонками.
Это приводит к защемлению нервных корешков, возникает болевой синдром разной интенсивности. Мышцы живота и спины реагируют на боль спазмами, организм пытается уменьшить интенсивность симптомов, поэтому болит отдает в спину и живот.
Иррадиация боли в живот наблюдается при обострении остеохондроза поясничного отдела.
Важно! Боль имеет односторонний характер, усиливается при поворотах туловища, наклонах, не только в живот, но и верхний поясничный отдел. Больные часто принимают эти проявления за почечную колику.
Источник боли — заболевания внутренних органов
Если у пациента имеются какие-либо заболевания внутренних органов, то отраженные боли возникают в позвоночнике. Дифференцировать болезни спины от патологий органов брюшной полости можно с помощью пальпации позвоночника.
В этом случае прощупывание позвонков не вызывает усиление болевых ощущений, также они отсутствуют при наклонах, поворотах. Вторая отличительная черта — сохранение подвижности спины. В то время как при остеохондрозе, грыже, сколиозе мышцы находятся в состоянии тонуса, подвижность туловища ограничена.
Заболевания, при которых возникает отраженная боль: 
- Язва желудка, двенадцатиперстной кишки, гастрит. Болезни характеризуются повреждением слизистой желудка. Резкая боль в животе и спине усиливается после приема пищи, иногда пациенту становится легче, если он лежит на спине. Также больной испытывает тошноту, изжогу, ухудшение аппетита. Если боль настолько сильная, что человеку трудно дышать и у него напряжена передняя брюшная стенка, это свидетельствует о прободной язве.
- Панкреатит (воспаление поджелудочной железы). Человек испытывает резкую боль опоясывающего характера. Это объясняется тем, что поджелудочная расположена на одинаковом расстоянии от поясницы и желудка. Часто пациенты путают панкреатит с остеохондрозом. Отличить болезнь можно по сопутствующим признакам: тошноте, рвоте, нарушению пищеварения, повышенному потоотделению, высокой температуре.
- Желчнокаменная болезнь. Камни в желчном пузыре иногда двигаются и закупоривают желчный проток, что затрудняет отток желчи. В этом месте образуется очаг воспаления, у пациента возникает печеночная колика. Ноющая боль ощущается в середине спины и нижней части живота, имеет колющий, режущий, распирающий характер. . Характерные проявления: вздутие живота, повышение температуры, рвота с желчью, болезненность при надавливании на пузырь.
- Мочекаменная болезнь. Конкременты из почек попадают в мочеточники, закупоривая просвет. Это становится причиной почечной колики. Больной испытывает невыносимую боль, отдающую в живот, плечо, область сердца. Болезнь сопровождается нарушением мочеиспускания, температурой, ознобом. При пальпации почка очень болезненна.
- Опущение почки. Протекает почти бессимптомно, но боли в спине возникают, когда человек напрягает мышцы брюшного пресса.
- Аппендицит. При воспалении аппендикса боль отдает в правый бок, спину. Обычно симптомы проявляются после застолья или физического напряжения. Помимо этого, пациент испытывает тошноту, озноб, у него напряжена брюшная стенка, при надавливании на область пупка боль усиливается многократно.
- Кишечная непроходимость. Патология возникает вследствие закупорки просвета кишечника или нарушения его перистальтики. Из-за механической непроходимости поражаются нервные рецепторы, возникает острая боль, которая не имеет четкой локализации. Пациент ощущает болезненность в спине, боку, животе. Заподозрить развитие непроходимости кишечника можно по отсутствию стула в течение нескольких дней, вздутию живота, рвоте. У больного присутствуют симптомы общей интоксикации: температура, слабость, жажда, тахикардия, одышка, снижение давления.
- Онкологические опухоли. Болевой синдром при раке возникает на 3-4 стадии, когда опухоль разрастается, давит на соседние органы, сосуды. Метастазы, распространяющиеся по организму, повреждают здоровые клетки, вызывая сильные боли. Поэтому болеть спина и живот могут при опухолях любых органов брюшной полости и грудной клетки.
- Инфаркт. Коварство болезни в том, что она на первоначальном этапе «маскируется» под обострение патологий ЖКТ. Боль возникает в левом боку, распространяется на спину.
Внимание! Если боль сопровождается нарушением сердцебиения, падением давления, помутнением сознания, требуется срочная госпитализация больного.
Иррадирующие у женщин
Почему боль в животе, отдающая в спину может быть вызвана типично женскими проблемами. Внутренние половые органы женщины находятся в нижней части туловища, поэтому любые проблемы дают о себе знать болезненностью поясницы и низа живота.
- Эндометриоз (патологическое разрастание эндометрия матки). Эндометрий может разрастаться за пределы матки, вызывая сильные кровотечения. Это приводит к воспалению органа и окружающих тканей с вытекающими отсюда последствиями: резкая боль по окружности живота, нарушение менструального цикла, бесплодие. Женщина испытывает болезненность при мочеиспускании и опорожнении кишечника.
- Миома — это доброкачественная опухоль мышечного слоя органа. Маленькая миома не дает никаких симптомов, при увеличении опухоль давит на сосуды, Женщина ощущает тяжесть внизу живота, распирание, боли, которые могут быть острыми или тянущими, иррадирующими в поясницу.
- Апоплексия яичника. Это состояние, при котором происходит разрыв яичника. Может быть следствием кисты, воспаления придатков, варикозного расширения вен яичника. При разрыве кровь изливается в брюшную полость, возникает приступ острой боли, распространяющейся по животу, спине. Это сопровождается температурой, падением давления, тахикардией, обмороками. Брюшная стенка сильно напряжена вследствие наполнения кровью. Данное состояние требует немедленной хирургической помощи, иначе женщина может погибнуть из-за перитонита или сепсиса.
- Внематочная беременность. Оплодотворенное яйцо закрепляется в маточной трубе. По мере роста эмбриона труба растягивается и может лопнуть. Сначала у женщины наблюдаются все признаки обычной беременности. Когда труба лопается, кровь изливается в брюшную полость. Это сопровождается резкой болью внизу живота, отдающей в поясницу. Женщине необходима срочная операция, без неотложной помощи пациентка может погибнуть.
- Загиб матки — это аномальное отклонение тела матки от физиологического положения. Если отклонение очень сильное, то матка давит на кишечник, яичники. Это вызывает болезненность при половом акте, дефекации, физическом напряжении. Боли отдают в спину, кишечник, переднюю брюшную стенку.
- Предменструальный синдром. Представляет собой набор симптомов, возникающих у женщин перед менструацией. Характеризуется разнообразными клиническими проявлениями — от болезненности живота и поясницы до нервных срывов. Состояние следует дифференцировать от заболеваний почек, половых органов. Если неприятные симптомы повторяются каждый месяц за несколько дней до месячных, то это ПМС.
- Болезненные месячные. Данная патология возникает вследствие эндометриоза, загиба матки, миомы или гормональных нарушений. Во время месячных мышцы матки сокращаются, способствуя отслойке эндометрия. Если присутствует воспалительный процесс, то мышечные сокращения сопровождаются болями в пояснице, нижней части живота.
- Осложненная беременность. Живот и спина периодически болят у всех беременных. Это связано с напряжением мышц, растяжением связок, увеличивающимся весом.
Справка. Особое внимание обратите на резкие боли, которые могут быть признаком отслойки плаценты, маточного тонуса, что чревато прерыванием беременности, поэтому женщине требуется срочная помощь гинеколога.
У мужчин
Типично мужские болезни также сопровождаются иррадирующим болевым синдромом:
- Простатит (воспаление предстательной железы). Острый период заболевания характеризуется поясничной болью, отдающей в пах, мошонку, поясницу, задний проход. Также у мужчины присутствуют признаки интоксикации: нарушение мочеиспускания, слабость, тошнота, сухость во рту, температура, рези при мочеиспускании.
- Паховая грыжа. Заболевание, при котором брюшина выпячивается в паховый канал. Сначала грыжа не дает никаких симптомов, неприятные ощущения возникают, если произошло защемление. Это сопровождается резкой паховой болью, распространяющейся на весь живот и поясницу, тошнотой, невозможностью опорожнить кишечник, температурой. Такое состояние требует неотложной операции.
Локализация
Первоначально определить, что является причиной иррадиации можно по локализации болезненных ощущений:
| Левая часть спины | Правая часть спины | Низ живота, кишечник |
| Панкреатит | Желчнокаменная болезнь | Миома |
| Внематочная беременность с разрывом левой трубы | Холецистит | Непроходимость кишечника |
| Разрыв левого яичника | Разрыв правого яичника | Эндометриоз |
| Мочекаменная болезнь | Внематочная беременность с разрывом правой трубы | ПМС |
| Инфаркт | Аппендицит | Осложненная беременность |
| Онкология | Онкология | Простатит |
| Опущение левой почки | Опущение правой почки | Колит |
| Левосторонняя паховая грыжа | Правосторонняя паховая грыжа | Злокачественные опухоли |
Диагностика
При боли любой локализации требуется пройти полное обследование, так как некоторые заболевания приводят к летальному исходу. Обязательные методы исследования: 
- УЗИ внутренних органов. Помогает диагностировать кисты, миому, разрыв яичника, внематочную беременность.
- Рентген позвоночника, желудка, кишечника, почек. Выявляет остеохондроз, непроходимость кишечника, опухоли желудка, мочекаменную болезнь. Для подтверждения кишечной непроходимости выполняют рентген с контрастом.
- МРТ. Является наиболее достоверным методом. Обнаруживает заболевание на самой ранней стадии. С его помощью можно дифференцировать злокачественную опухоль, оценить степень поражения органов.
- Фиброгастроскопия. Назначается при язве желудка, двенадцатиперстной кишки.
- Лапароскопия требуется для диагностики эндометриоза.
- ЭКГ проводят пациентам, чтобы исключить или подтвердить инфаркт.
- Также у пациента берут кровь для биохимического анализа.
- Общий анализ крови, мочи указывает на наличие воспалительного очага.
Первая помощь
Если боль выражена не сильно, то следует посетить участкового терапевта.
Важно! Врач выпишет направление на консультацию узких специалистов: невролога, гинеколога, уролога, гастроэнтеролога.
Когда пациент знает об источнике неприятных ощущений, он может снизить их интенсивность при помощи следующих препаратов:
- Спазмолитики (Но-Шпа, Папаверин, Дротаверин). Они расслабляют гладкую мускулатуру, тем самым облегчают состояние человека.
- Нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен). Снимают воспаление, отек, помогают при обострении остеохондроза, панкреатита.
- Антацидные средства (Маалокс, Альмагель). Уменьшают изжогу, тошноту, рези при язве, гастрите.
- Симптомы ПМС снимаются успокоительными препаратами (Новопассит, Афобазол) и спазмолитиками.
- При болезненных месячных можно принять обезболивающее (Кетанов, Темпалгин).
Неотложной помощи требует резкая нестерпимая боль, которую сопровождают следующие симптомы: 
- Высокая температура.
- Задержка мочи.
- Невозможность опорожнить кишечник.
- Многократная рвота, особенно с желчью, следами крови.
- Резкое падение давления.
- Обморок.
- Желудочное или маточное кровотечение.
- Вздутие живота, твердая брюшная стенка.
У пациента при этих симптомах сильно повышен риск летального исхода. До приезда скорой больного нужно уложить на кровать, обеспечить ему положение, облегчающее его состояние. Нельзя давать воду, еду, накладывать грелку.
Можно лишь приложить к больному месту пузырь со льдом, чтобы немного снизить интенсивность симптомов. Также запрещено принимать обезболивающие препараты, слабительное. Это может смазать картину болезни и существенно затруднит диагностику.
Профилактика
Профилактические мероприятия заключаются в предотвращении заболеваний. Это достигается с помощью:
- Правильного питания.
- Отказа от вредных привычек.
- Предотвращения переохлаждений.
- Своевременного лечения инфекционных болезней.
- Регулярного профилактического медицинского осмотра.
Заключение
Важно! Боль в спине, отдающая в живот является симптомом множества патологий. Большинство заболеваний без срочной помощи приводят к летальному исходу. Предотвратить это возможно, если вовремя обратиться за помощью к врачу.
Полезное видео
Про эффективное лечение панкреатита и диету расскажет профессиональный врач, автор видеоролика.
spine.guru
Болит низ живота и поясница (тянет, отдает в спину)
Часто болям внизу живота и в пояснице люди не придают особого значения, так как они могут быть следствием переедания, чрезмерных физических нагрузок. Однако, такая симптоматика может указывать на появление или активное прогрессирование серьезных заболеваний, которые необходимо срочно лечить.
Зачастую боли в спине и животе появляются одновременно. Причиной такой «связки» становятся нервные окончания. Определить, что именно вызвало болевой синдром, может только врач, так как негативные проявления могут сопровождать нарушения работы любого внутреннего органа или системы.
Классификация болей
Появление болей внизу живота, отдающих в поясницу может указывать на воспалительные процессы, мышечные спазмы, нарушение кровообращения. Нередко пациент даже не может описать характер симптомов, так как они бывают неопределенные, сочетая сразу несколько вариантов. В других случаях – довольно отчетливые, ярко проявляющиеся. Классификация болей разнообразна:
- Схваткообразные (в виде коликов) сначала слабые, постепенно их интенсивность нарастает. Боль становится очень сильной, но через некоторое время слабеет, а потом усиливается вновь. Иногда получается смягчить боль, надавив кулаком на пораженное место.
- Симптоматика может появиться в животе и потом отдавать в поясницу – либо наоборот.
- Спастические боли быстро проходят, когда человек находится в покое.
- Ноющие характерны для воспалений и хронических патологий. В первом случае они более продолжительны и постоянны.
- Во время обострения болезней симптоматика бывает настолько сильной, что усиливается даже под тяжестью одеяла.
- Разливающиеся – не имеют четкого месторасположения, и установить очаг их локализации без аппаратной диагностики очень трудно.
- Регулярным болям часто сопутствуют хронические болезни, метеоризм. После высвобождения газов или опорожнения кишечника симптоматика уменьшается.
- Тенземами называются частые и ложные позывы к испражнению. При этом иногда ощущается сильная боль или спазмы в прямой кишке.
- Тянущие – часто возникают на фоне растяжения кишечника, переедания, хронических заболеваний, обычно изначально проявляются в животе.
Характер симптоматики зависит от патологии, питания, соблюдения диеты и других факторов. Например, боль внизу живота часто появляется при месячных, после стрессов и при этом нередко отдает в поясницу. Резкие боли могут перерасти в ноющие и наоборот.
Возможные заболевания
Причиной болей внизу живота и поясницы могут стать многие заболевания. К самым распространенным общим патологиям относятся:


- Аппендицит. Это воспаление червеобразного отростка, который является частью слепой кишки. Аппендицит может появиться на фоне инфекционных поражений, васкулитов, попадания в кишечник инородных тел. При данном заболевании боль появляется внизу живота справа, иногда отдает в пупок или желудок. Симптоматика – нарастающая, медленно переходящая на поясницу. При усилении и распространении боли она может проявиться в области печени. При этом сильно повышается температура, появляется рвота. Иногда – затрудненное мочеиспускание и дефекация.
- Рак. Тяжесть внизу живота и боль в пояснице обычно сопровождают большинство онкологических заболеваний. Причем боли ноющие с периодическими прострелами внизу спины. Причиной становятся раковые опухоли, вызывающие патологические процессы. Например, злокачественные новообразования мочевого пузыря вызывают сбои в работе многих внутренних органов, брюшины, и боль отдает в позвоночный столб.
- Заболевания опорно-двигательного аппарата. Самой распространенной патологией является остеохондроз. Он поражает суставы, вызывает дистрофические изменения в межпозвоночных дисках. Остеохондроз бывает шейный, грудной и поясничный. В последнем случае в этой области появляется острая боль, которая отдает и в живот. Без надлежащего лечения симптоматика становится постоянной – стреляющей или ноющей.
- Мышечные боли сопровождают большие физические нагрузки. В этом случае симптоматика может затрагивать и все тела позвонков. Иногда причиной становится скопившаяся молочная кислота, которая раздражает нервные окончания.
При обострении аппендицита может произойти разрыв отростка и инфицирование брюшной полости, что приводит к смерти.
Когда тянет низ живота, причиной могут стать кишечные инфекции. Например, сальмонелла, вызывающая заражение крови. На 2-й стадии болезни начинает ныть поясница, в кале появляются сгустки крови и слизи.
Патологии позвоночника
Спровоцировать состояние, когда болит и тянет низ живота, может поясница. Например, из-за спондилита – заболевания позвоночника. Растущие костные наросты начинают сдавливать нервные окончания. В области спины появляются тупые, ноющие боли, которые отдают в пах, низ живота, бедра.
Другой причиной становится остеохондроз. При этом также происходит сдавливание нервных корешков из-за выпячивания дисков. Обычно это указывает на начальную стадию формирования грыжи. Боль усиливается при физ. нагрузках, падениях, резких движениях, кашле и чихании. Это сопровождается прострелами в поясницу и бедра.


Нарушения в мочевыделительной системе
Одно из самых распространенных заболеваний, независимо от пола, – цистит. При этом одновременно болят спина и живот. Патология носит инфекционный характер, часто в хронической форме, с периодическими обострениями, но чаще возникает у женщин. В этот период и появляются острые боли (особенно во время мочеиспускания), стреляющие в поясницу и почки.
Еще более непереносимой является мочекаменная болезнь. Во время мочеиспускания возникают сильнейшие режущие боли, а при смене положения тела или при чрезмерном употреблении жидкости симптоматика дополняется спазмами в области поясницы. Причиной становится движение песка и конкрементов по мочеиспускательным каналам.
К сильной болезненности приводит уретрит (воспаление канала, выводящего урину). Причиной становятся химические вещества, травмы и инфекции. Патология сопровождается зловонными выделениями, мучительным мочеиспусканием с кровью и гноем и появлением внизу живота сильных болей, которые отдают в поясницу.
Патологии ЖКТ
При колитах (например, справа) симптоматика возникает внезапно. Боль – острая, иррадиирующая в позвоночник. Заболевание сопровождает понос, перед которым появляются спазмы, и проходят, как только нормализуется стул. При пальпации негативные ощущения не усиливаются, но зато это происходит перед опорожнением кишечника. Постепенно появляются ложные позывы, ощущение тяжести в кишечнике. При хроническом колите характерны ноющие боли, иррадиирующие в спину.


При кишечной непроходимости симптоматика сначала бурная и внезапная. Появляются сильные спазмы, особенно в местах обструкции. Боль локализуется в животе. Сначала проявляется в виде спазмов, потом становится колющей. Изначально такие же клинические проявления сопровождают и панкреатит. Потом боль становится опоясывающей и затрагивает спину.
Сбои в нервной системе
Причиной появления болей в спине и тянущих внизу живота может стать тазовая невралгия. Она появляется вследствие варикоза, грыжи, защемления нервов. При этом боль не имеет определенной локализации и может распространяться на живот или промежность. Периодически симптоматика усиливается или медленно отступает. Становится более интенсивной при физ. нагрузках.
Тянущая боль в пояснице – иногда разновидность нервного заболевания, часто появляется после сильных переживаний, стрессов.
Причем расстройства нервной системы распространяются и на другие органы и системы, например, живот, органы ЖКТ.
Причины болей слева и справа
Все внутренние органы имеют определенное месторасположение. Это облегчает диагностику в случае появления боли. Если она возникает в правом боку, это может указывать на заболевания печени, желчного пузыря, поджелудочной либо на воспаление аппендикса. При этом нередко появляется тошнота, рвота, пожелтение кожи и слизистых оболочек. Например, последняя симптоматика сопровождает гепатиты. При этом еще увеличивается температура тела и происходит интоксикация организма.


Боль слева внизу живота (и при этом отдает в поясницу) указывает на заболевания сердца, селезенки, желудка или поджелудочной. Также причиной может стать переедание, чрезмерное употребление спиртного, небольшие травмы.
Наиболее распространенная патология – гастрит. Он часто сопровождается болями в левом боку, тошнотой и возможным образованием язвы. Иногда локализация симптоматики с левой стороны указывает на воспаления мочеполовой системы.
Почему болит в пояснице и внизу живота у женщин
Причиной боли внизу живота и пояснице у женщин в основном становится воспаление придатков. Это инфекционный процесс в маточных трубах, который переходит в яичники. Боль появляется после больших физ. нагрузок или после полового акта. Симптоматика может обостриться перед месячными. Причем локализуется сначала внизу живота, а потом захватывает поясницу (иногда – ноги). Другие состояния и патологии, когда болит спина и низ живота у женщин:
- Полное или частичное опущение матки. Возникает из-за ослабления нижней тазовой области. Причиной могут стать преклонный возраст, большие физические нагрузки, частые роды, малоподвижность. Сначала внизу живота появляется дискомфорт, затем – стреляющие судорожные боли, которые отдают в поясницу и брюшину.
- Эндометрит. Это воспаление (инфекционного характера) слизистой матки. При пальпации ощущается боль внизу живота, которая отдает в спину и копчико-крестцовую область.
- Кисты. Доброкачественные образования в органах женской репродуктивной системы. Небольшие наросты не вызывают болезненности, но по мере их разрастания начинает оказываться давление на соседние органы. Иногда ножка кисты перегибается под собственной тяжестью либо перекручивается. Эти процессы всегда сопровождаются интенсивными пульсирующими болями. Их локализация зависит от месторасположения кисты.


Также боль может возникнуть из-за разрыва фолликула и освобождения яйцеклетки. Симптоматика проявляется со стороны, в которой произошла овуляция.
Боль может отдавать в поясницу, сопровождаться слизистыми выделениями и тошнотой. Такая симптоматика может появляться при болезненной менструации (альгодисменорее), внематочной или осложненной беременности, после абортов.
Причины болей низа живота и поясницы у мужчин
К мужским заболеваниям, сопровождающимся болью в животе и пояснице, относится простатит (воспалительный процесс). Симптоматика сначала появляется в мошонке и промежности, затем охватывает анальный проход и спину. Мочеиспускание сопровождается резями и жжением.
При аденоме происходит сдавливание мочевыводящих каналов. Сначала возникает дискомфорт. Потом появляется внизу живота сильная боль. При орхите (воспалении сосудов яичек) наблюдается повышение температуры до 40 градусов. Это сопровождается другими симптомами: болью в животе, копчике, пояснице.
Многие болезни у мужчин и женщин развиваются в скрытой форме и могут не проявляться годами. В это время периодически внизу живота возникают кратковременные боли, часто отдающие в спину. Обычно они слабые и быстро проходят, поэтому не вызывают беспокойства. Однако это же указывает на стойкое развитие патологии, и со временем симптоматика станет более выраженной.
Видео по теме
В силу анатомического строения чаще болит живот и отдает в поясницу у женщин. Однако в любом случае необходимо сразу показаться врачам при первых же, пусть и слабых, симптомах. Иногда это может продлить жизнь или вовсе спасти ее. Самостоятельно определить причину болей невозможно, а неправильное лечение приведет еще и к серьезным осложнениям.
poyasnica.com
Опоясывающая боль в области живота, пояснице и спине
Симптом опоясывающей боли в животе, отдающей в спину, регулярно беспокоит людей, но причины заболевания и как преодолеть мучения – известны не каждому. Ощущение боли в области желудка и спины одновременно вызвано различными заболеваниями: от незначительного недуга до серьёзных осложнений, опасных для жизни. В животе причин для боли множество. Случается, пациент не обращает внимания на признаки либо занимается самолечением.
Иногда колика отдает в другие части тела, например, в поясницу, лопатку, позвоночник – тогда она называется опоясывающей. Пациенту начинает казаться, что очаг локализован в позвоночнике или мускулатуре, а на самом деле это говорит о серьёзных нарушениях внутренних органов. Это сигнал к заболеваниям – гастрит, панкреатит, аппендицит, язва 12-перстной кишки и желудка. Бывает и наоборот, колики в животе человек принимает за неприятности с желудком. А причина кроется в зажиме нервов позвоночника. Поэтому исключительно врач ставит точный диагноз и назначает лечение.
Причины боли в животе
Что делать, чтобы прошла колика в желудке, давящая в спину? Вначале попробуем разобраться с причинами патологического состояния. Ноющая, тупая резь в желудке отдаёт в позвоночник вследствие:
- Нарушения в системе желчевыводящих путей;
- Нарушения целостности слизистой оболочки;
- Неправильного и некачественного питания.
Также может возникнуть из-за заболеваний:
- Различные инфекции, нарушающие работу поджелудочной железы. В медицине патология называется – панкреатит.
- Воспалительный процесс, поражающий аппендикс и желчный пузырь, называется аппендицитом и холециститом.
- Язва – эрозия в стенках желудка или тонкой кишки. Примерно 50% язв вызываются инфекцией Н.Pylori.
Панкреатит
Воспаление в области поджелудочной железы приводит к панкреатиту. Основная причина заболевания кроется в плохом оттоке пищеварительного сока и других ферментов, нарушается метаболизм. Поджелудочная железа начинает поедать саму себя. В зону риска попадают люди, злоупотребляющие алкоголем.
Симптомы заболевания
Круговая невралгия, появившаяся после еды вокруг пупка, отдает в область руки и спины. Цвет кожи становится жёлтым, появляется рвота, высокая температура, учащается сердцебиение, слабость. Подобные симптомы появляются ближе к ночи и после несбалансированного приёма пищи, когда в рационе присутствуют жирные, жаренные, копчёные продукты. При обострении панкреатита может развиться болевой шок, приводящий к летальному исходу. При остром развитии панкреатита нужно срочно вызвать бригаду скорой помощи.
Лечение
Для подавления болезненных ощущений врачи прописывают анестетики. Если возникает сильная невралгия в позвоночнике – возможна его инъекционная блокада. Чтобы ос
zheludokok.ru
Болит (тянет, ноет) поясница и низ живота у женщин и мужчин: причины и что это
Одновременная боль в пояснице и животе может свидетельствовать об остром и/или хроническом течении заболеваний внутренних органов. Острая форма болевой симптоматики отзывается рефлекторными болями резкого, пульсирующего, ноющего или простреливающего характера, а тянущие боли внизу живота и пояснице – это свидетельство о возможной хронической патологии. Клинические проявления симптоматической боли внизу живота и пояснице у женщин и/или мужчин могут иметь различную причинно-следственную связь. Поэтому определить, отчего и почему болит живот и поясница возможно лишь при дифференцированном диагностическом подходе, с учетом возрастных, физиологических и половых критериев человека.


Возможные общие клинические проявления
Сильные боли в животе и пояснице могут быть обусловлены разнохарактерными патологическими состояниями. Рассмотрим возможные причины, отчего может болеть низ живота, и какие симптоматические признаки определяют при этих состояниях.
Аппендицит
Острая боль справа внизу живота отдающая болевым синдромом в поясницу может быть вызвана воспалением червеобразного отростка слепой кишки, определяемый в хирургии, как аппендицит. Такая аномалия брюшной полости требует неотложного оперативного вмешательства, так как подобная боль в животе может привести к разрыву отростка, и дальнейшему воспалению висцерального и париетального листка брюшины, что несовместимо с жизнью пациента. Острая, тянущая и/или ноющая боль при аппендиците сопровождается прочей клинической симптоматикой:
- полностью пропадает интерес к еде;
- появляется тошнота, переходящая в рвоту;
- незначительно повышается температурный режим тела по субфебрильному типу;
- постоянно болит правый бок внизу живота;
- возникает расстройство мочеиспускания, возможен жидкий стул и повышение сердечных сокращений.
На заметку! Характерным признаком острой формы аппендицита является то, что при пальпации левой нижней части брюшной полости боль в животе отдает в пупочную зону и правую подвздошную область.
Проблемы мочевыделительной системы
Боли в пояснице и внизу живота могут быть спровоцированы различного рода бактериями и вирусами, проникающими в мочеполовую систему. Тошнота и боль внизу живота, в этом случае, симптоматически обусловлена появлением мочевой инфекции, которая ведёт к воспалению слизистой оболочки мочевого пузыря. В урологии такое нарушение системного органа мочевыделительной системы определяется как цистит.
К характерным симптомам острого инфицирования мочевого пузыря относятся:
- частые позывы к мочеиспусканию, возникающие с интервалом в 5–6 минут;
- тяжесть в брюшной полости;
- дискомфортное состояние, при котором постоянно тянет живот;
- отмечаются кровяные выделения в моче;
- возникает ощущение неполного опорожнения.
Терапевтическое антибактериальное лечение, в этом случае, проводится лишь после выявления инфекционного возбудителя, и его чувствительности к антибиотикам. Кроме того, болезненная симптоматика, при которой ноет и/или болит низ живота, может свидетельствовать о воспалении уретры, также вызванной инфекционным поражением стенок мочеиспускательного канала.
И также боль в животе, отдающая в поясницу и спину может быть связана с воспалением почечной лоханки и канальцевой системы почки. Пиелонефрит – это наиболее часто встречающееся заболевание мочевыделительной системы у женщин и девушек. Так как, в основном, урологическая патология в регуляторе мочеобразования, вызвана бактериальным проникновением в мочеполовой канал во время менструального цикла при несоблюдении правил санитарной и/или личной гигиены. Клиническая картина симптоматических признаков при пиелонефрите выглядит следующим образом:
- болит поясница и низ живота;
- появляется тошнота, а иногда и рвота;
- возникает озноб и лихорадочное состояние;
- температура тела повышается до 38–40º С.
Местная симптоматика пиелонефрита выражается, и в прочих болевых синдромах абдоминального и интоксикационного свойства, которые видоизменяются в зависимости от возраста пациента.
Уролитиаз, или мочекаменная болезнь – это ещё одно объяснение, почему болит внизу живота и распирает поясницу. Сформировавшиеся камни (конкременты) в мочевыделительной системе могут отдавать нестерпимой болью в брюшной полости или в зоне спинномозгового отдела поясницы.
Почечная колика – это наиболее острый болевой синдром, при котором конкремент повреждает стенки поверхности мочеточника. Острая задержка мочеиспускания тянет низ живота и поясницу.
Болевые симптомы при нарушении ЖКТ
Боли внизу поясницы, при которой болит спина и тянет низ живота, может отражать проблемное состояние в системе желудочно-кишечного тракта. При кишечной инфекции наблюдается нелокализованная боль, которая захватывает всю брюшную полость от позвоночника грудного отдела до малого таза. Болевая симптоматика атакует нижнюю половину живота, область желудка, и распространяется по бокам спинномозгового отдела, вызывая общее вздутие живота, метеоризм и дискомфортное состояние внутренних системных органов. Завершающий этап – это болевой синдром, который отдаёт в поясницу. При дефекации человек обнаруживает кровянистые и/или слизистые включения в кале. Всё это симптоматические признаки кишечной инфекции, возбудителем которой является сальмонелла.
Если болит живот, ноет поясница, ломит или тянет спину, и при этом наблюдается субфебрильная температура тела, то вполне возможно, что налицо все признаки колита – острого воспаления слизистой оболочки толстой кишки. Этим заболеванием нередко страдают мужчины после 45 лет, а среди представительниц прекрасного пола, проблемная организация пищеварительной системы, начинает себя проявлять уже в подростковом возрасте, в момент формирования менструального цикла.
Прочая клиническая симптоматика
Боль поясницы у женщины или мужчины может быть связана с распространенной патологией брюшной полости – паховой грыжей. Выпячивание брюшины в паховый канал слева или справа может быть обусловлено повышенным давлением в брюшной полости, из-за подъёма тяжести, частого переноса грузов, превышающего межотраслевые нормативы. К сожалению, данная проблема всё чаще встречается у женщин. На сегодняшний день в Российской Федерации зафиксирована паховая грыжа у 4% женщин, а среди мужского населения такой показатель приближается к 30%. Начальные симптомы:
- тянет низ живота и тянет поясницу после переноса или подъёма тяжести;
- возникают боли различной интенсивности в области малого таза;
- поднятие тяжести вызывает тошноту и рвоту;
- визуально нащупывается опухолевидное выпячивание в паховой зоне.
Зафиксированы случаи, когда болевой синдром, возникающий в результате защемления, доводит человека до обморока. При таких симптомах человеку необходима срочная медицинская помощь.
Кроме того, деструктивно-дистрофические преобразования (остеохондроз) в пояснично-крестцовом отделе позвоночника, могут обеспечивать защемление нервных корешков, что при нарушении иннервации в организме доводит до боли внизу живота и поясницы у женщин или мужчин. Локализующая болевая зона при защемлении нервных ответвлений – середина спины, паховая зона, низ живота и ягодицы.
Нередко болит спина и низ живота в результате злокачественных или доброкачественных новообразований, которые возникают в системных органах пищеварительного тракта или мочеполовой системы. Каждый конкретный случай болевой симптоматики у женщин и мужчин следует рассматривать индивидуально.
Наиболее распространенные причины болей у женщин
Некоторые болевые ощущения у женщин могут быть связаны с различными гинекологическими проблемами. Так, если болит поясница после овуляции, то вполне вероятно, что следует ожидать наступления внеочередного менструального цикла. Намного хуже, когда боли в животе или пояснице наступают в середине цикла, что свидетельствует о нестабильной гормональной защите. Может ли болеть низ живота и пояснично-крестцовая зона при прочих гинекологических патологиях? Рассмотрим наиболее вероятные состояния и патологические нарушения в репродуктивной системе женского организма:
- Загиб матки, или ретрофлексия, образуется в результате спайки репродуктивного органа, спровоцированный мышечной слабостью тазового дна, нарушением целостности связок под воздействием различных силовых факторов или после воспалительных процессов в органах малого таза. Ощущается поясничная боль, ноющая и тянущая болевая симптоматика внизу брюшной полости.
- Фибромиома – это доброкачественное новообразование, возникающее в маточной миометрии. Частота обращений с жалобами на боли в брюшной полости и пояснице, при подтвержденном диагнозе, составляет 25% от общего числа гинекологических заболеваний.
- Воспаление маточных придатков (аднексит), связанное с проникновением в фаллопиевы трубы грамположительных или грамотрицательных бактериальных возбудителей также провоцирует дискомфортные ощущения в поясничной зоне, и в нижней части живота у женщин. Болевая симптоматика может возникнуть после искусственного прерывания беременности, после полового контакта во время менструального цикла, из-за переохлаждения репродуктивных органов половой системы или общего ослабления иммунной защиты.
- Критической ситуацией, становится разрыв яйцевода или яичника, при которой женщина испытывает нестерпимую боль внизу живота и пояснице. Во избежание общего инфицирования брюшной полости необходима срочная помощь хирурга.
- Внематочная беременность и угроза выкидыша, провоцирует не только болевой синдром в пояснице и нижней части живота, но, и иногда сопровождается обильным кровотечением. Такое состояние также требует неотложной медицинской помощи.
Симптомы боли в организме женщины могут возникать не только по медицинским гинекологическим показаниям, но и после нервного срыва, состояния депрессии, психоэмоционального перенапряжения и прочих факторов.
Причины боли поясницы и низа живота у мужчины
Также как и женский организм, мужская анатомия имеет свои исключительные особенности, которые могут одновременно привести к болевым ощущениям внизу живота, и к болевому синдрому в пояснично-крестцовой зоне. Основная причина клинической симптоматики заключается в функциональном нарушении ритмичной работы органов половой системы. Наиболее распространенным причинно-следственным фактором дискомфортного ощущения является воспаление предстательной железы, которая среди всех урологических заболеваний у мужчин надёжно удерживает позицию ТОП-3. Симптомы простатита:
- тянет низ брюшной полости;
- ноют мышцы спины и суставы поясничного отдела;
- наблюдается никтурия, или частый позыв к мочеиспусканию;
- ощущается резь и жжение при мочеиспускании.
Кроме того, увеличенная простата, соприкасаясь с прямой кишкой, вызывает болезненность и затруднения при дефекации.
Причина заболевания:
- малоподвижный образ жизни или резкое снижение физической активности;
- чрезмерное употребление горячительных напитков;
- длительное половое воздержание;
- снижение защитных свойств организма;
- переохлаждение органов мочеполовой системы.
Однако существуют и прочие причинно-следственные факторы заболевания предстательной железы. Возбудителем простаты может быть вирусная или бактериальная инфекция, проникающая в результате хронической патологии мочеполовой системы, или передающаяся через анальный половой путь.
Ещё одним возбудителем болевой симптоматики может стать орхоэпидидимит, или воспаление яичка и его придатка у мужчин. Заболевание, выражающееся в поясничных болях, тянущих и ноющих болевых приступах в брюшной части тела, может быть спровоцировано острым инфекционным поражением органов мочеполовой системы или их хронической патологией.
Рекомендация врача
При любых приступах боли в брюшной полости или спинномозговой части позвоночника, не следует заниматься самолечением, а тем более применять лекарственные формы (препараты) болеутоляющего свойства. Лишь профильный специалист поставит правильный диагноз и подберет соответствующую методику терапевтического или оперативного воздействия. Следует обращаться за неотложной помощью, если:
- болевой синдром не проходит в течение 2–3 часов;
- при кашле или активном действии боль усиливается;
- возникает боль при дефекации;
- в кале обнаружены кровянистые включения, или его цвет приобрёл неестественно чёрный окрас, что является признаком внутреннего кровотечения.
Однако боли в брюшине и спине могут свидетельствовать не только о клинической патологии, но и быть результатом элементарного мышечного растяжения после активных физических нагрузок.
Берегите себя и будьте всегда здоровы!
moipozvonochnik.ru
Поясница болит в живот отдает — Все про суставы
Боли, возникшие в области поясницы, беспокоят людей независимо от возраста и пола. Появившийся дискомфорт приносит неудобства при выполнении повседневной работы и омрачает яркие моменты в жизни. Но прежде чем начинать пить лекарственные средства нужно выяснить причину, почему болит поясница. Возникшая болезненность указывает на спондилоартроз, остеохондроз, сколиоз, ревматоидный артрит, перелом спинных позвонков, инфекционные заболевания, туберкулез, наличие опухоли, наступление менструации или приближающуюся дату родов.


Статьи по теме
Содержание статьи:
Почему болит спина в области поясницы
Интенсивность болевых ощущений, а также их продолжительность могут указывать на развитие серьезных заболеваний, требующих незамедлительного выявления и срочного лечения. Если болит внизу спины в области поясницы, то это указывает на наличие острых, хронических, первичных и вторичных недугов. Такая боль может локализоваться слева сзади, отдавать в низ живота, в левую ногу, ягодицу.
Жалобы на болезненность поясницы поступают от девушек перед или после менструации, во время беременности, после родов, при цистите, после тренировок. Точное определение характера или интенсивности боли в сочетании с результатами пройденных анализов и очным осмотром врача могут дать достоверное определение, какой из внутренних органов сигнализирует о патологическом состоянии.


Болит низ живота
В зависимости от причины боль может быть тупообразной, жгучей, ноющей, острой и распространяться по всей пояснице или локализоваться в одной точке. Если женщина жалуется, что болит кроме всей поясницы еще и ниже живота, то необходима консультация сначала гинеколога, нефролога, а потом хирурга. После проведенных анализов и прохождения УЗИ врачи могут диагностировать:
- Дисфункцию почек.
- Заболевание яичников.
- Воспаление в мочевом пузыре.
- Нарушение функции кишечника или прямой кишки.
- Язвенный колит.
- Опухоли толстой кишки.
- Аднексит.
- Ревматоидный артрит.


Отдает в левую ногу и ягодицу
Если вы ощущаете, что болит сильно вся поясница внизу позвоночника, отдавая к левой ноге и ягодице, и мешает нагнуться, то это указывает на наличие растяжения мышц. Но в случае если эти симптомы дополняются ощущением онемения на пальцах ног, появлением мурашек и усилением боли при чихании, длительном сидении или ходьбе, то предположительно причиной этому стали нервно-корешковые синдромы. Когда поясница болит не первый день, то требуется незамедлительное обращение к врачу на проведение диагностики и назначение лечения.
Болит позвоночник в районе поясницы
Наш позвоночник ежедневно подвергается множественным нагрузкам, которые впоследствии приводят к тому, что начинает болеть весь отдел поясницы. Помните, что любая боль всегда становится первым сигналом об опасности, раннее определение которой дает больше шансов на достижение скорейшего выздоровления. Если поясница болит постоянно, то нужно обратиться на обследование к врачу, чтобы исключить наличие следующих патологий:
- Остеохондроз. Такой недуг считается самой распространенной причиной болезненности поясницы и определяется при наличии поражения костных тканей, хрящей и позвонков, которые прилегают к диску.
- Спондилоартроз. Данное заболевание определяется при наличии деформации формы, функции и анатомии межпозвоночных суставов.
- Сколиоз. Искривление формы позвоночника приводит к тому, что будет болеть у вас поясница.
- Синдром Рейтера. Этот недуг характеризуется наличием воспалительного процесса внизу поясницы, причиной которого не является инфекция.
- Межпозвоночная опухоль. Между позвонками может образоваться доброкачественная или злокачественная опухоль, которая сигнализирует о своем наличии нестерпимой болью внизу поясницы.


Слева сзади
Когда пациент жалуется, что поясница болит слева сзади, то это становится следствием раздражения нервных волокон или мышечного напряжения. Причиной, которая приводит к этому дискомфорту, считается проблема с позвоночником и нервной системой. При острой боли наблюдается:
- озноб;
- температура;
- изменение мочи;
- сбой менструации;
- задержка кала.
Также если болит с левой части поясницы, то такой болевой синдром могут провоцировать внутренние органы:
- кишечник;
- желудок;
- левая почка;
- селезенка;
- левый яичник.


Причины боли у женщин при беременности
При беременности каждой женщине приходится сталкиваться с поясничными болями, которые максимально усиливаются в третьем триместре. Наличие легкой болезненности считается нормальным процессом, но если женщина чувствует сильный дискомфорт, то возможен риск развития серьезных недугов. Основными причинами поясничных болей при беременности считаются:
- Слабый позвоночник, на который усиливается нагрузка.
- Нарушение осанки.
- Растяжение мышечной и костной ткани.
- Натяжение поясничных связок.
- Искривление позвоночника.
- Остеохондроз.
- Панкреатит.
- Опущение почки.
Когда причиной боли не является серьезное заболевание, то болезненность может пройти, если поменять положение тела, лечь на спину или принять назначенные врачом спазмолитики. Чтобы во время беременности женщине облегчить нагрузку на позвоночник и поясницу, рекомендовано выполнять следующие правила:
- Обязательное ношение дородового бандажа, уменьшающего нагрузку на поясницу.
- Насыщение своего рациона продуктами, содержащими кальций (мясо, молоко, орехи, морская рыба, зелень).
- Свести до минимума физические нагрузки.
- Не делать резких наклонов, чтобы не травмировать поясницу.
- Для пеших прогулок используйте обувь на низком ходу, избегая каблуков.
- Для сна используйте ортопедический матрас и подушку, повторяющую изгибы позвоночника.
- Запишитесь на секцию аэробики, плаванья, которые будут тренировать мышцы поясницы.


Перед и после месячных
Для большинства девушек ощущаемая боль в пояснице становится предвестником приближающихся месячных. Если учесть медицинскую статистику, то практически 80% женщин детородного возраста страдают от появления болезненности. Врачи, которые обследуют девушек, обратившихся с такими симптомами, выявляют следующие заболевания:
- Искривление или загиб матки.
- Эндометриоз.
- Инфекционные заболевания, которые спровоцировали спаечный процесс в маточных трубах.
- Применение в качестве контрацепции внутриматочной спирали.
- Дисфункция в уровне гормонов.
- Миомы.
- Вульвит.
- Аднексит.
- Злокачественные опухоли.
- Воспаления в правом, левом яичнике или теле матки.
- Наследственная предрасположенность.
Облегчить дискомфорт в пояснице помогут обезболивающие препараты с анальгезирующим эффектом. Обратите внимание, что такие лекарственные средства не избавляют от причин возникновения болезненности, а кратковременно утоляют боль. Чтобы исключить возникновение тяжелого недуга, необходимо сразу посетить специалиста, если вы ощутили, что болит сильно вся поясница перед и после месячных. Вовремя выявленная патология дает гарантию успешного лечения.
Чтобы менструация проходила без болезненности в пояснице, рекомендуется проводить периодическую профилактику:
- Принимать три раза в день капсулированный витамин Е за две недели до наступления месячных.
- Также рекомендовано за неделю до менструации принимать по одной таблетке валерьянки в день.
Узнайте подробнее, как принимать валерьянку.


После родов
Молодая мама в первые несколько недель после родов ощущает, что болит поясница. Такая болезненность связана с тем, что во время беременности позвоночник подвергается серьезному испытанию, выдерживая сильную нагрузку. А перед самими родами увеличившийся вес плода, расхождение костных тканей, давление околоплодных вод и плаценты оказывают чрезмерный урон пояснице. Если женщина после родов чувствует, что болит поясница, то необходимо обязательно про это сообщить врачу. Специалист проведет полную диагностику, которая включает:
- Обследование на магнитно-резонансной томографии (МРТ).
- Проведение рентгенографии.
- Ультразвуковая диагностика (УЗИ).
- Биохимические анализы крови, мочи.
Комплексная диагностика позволит убедиться в наличии или отсутствии межпозвоночных грыж, выявить другие патологические процессы. Чтобы избавиться от болезненности, врачи стараются всегда назначать щадящие медикаменты, которые разрешены женщинам в лактационный период. Также после родов рекомендовано выполнять профилактические меры:
- Не перенапрягайте поясницу, выполняя домашнюю работу.
- Приобретите специальный бандаж или корсет, который будет контролировать нагрузку на позвоночник.
- Ежедневно делайте приседания и наклоны, чтобы тренировать мышцы поясничного отдела.
При цистите
Когда болит весь отдел поясницы, то после проведенных анализов, врачи могут диагностировать цистит. Такое заболевание может возникать у женщин и мужчин разного возраста и сопровождается воспалительными процессами в мочевом пузыре, сильным жжением при мочеиспускании и резкими или тянущими болями в поясничном отделе. Дополнительными симптомами при цистите являются:
- Частые позывы к мочеиспусканию.
- Болезненность в паху и пояснице.
- Зуд в уретре.
- Изменение цвета мочи.
- Высокая температура тела.
- Начинает тошнить или появляется рвота.
Если при цистите болит поясница, то это указывает на проникновение инфекции в почку восходящем путем. Терпеть боль не рекомендуется, поэтому требуется незамедлительное посещение врача-терапевта для назначения квалифицированного лечения. Специалист сможет поставить точный диагноз после проведения очного осмотра, клинического анализа мочи, крови, прохождения УЗИ.


Основные причины болей у мужчин
Болезненность в поясничном отделе среди мужчин считается распространенным явлением. Постоянные и чрезмерные нагрузки на позвоночник, длительное пребывание в сидячем положении становятся предпосылками для появления поясничного дискомфорта. Ощущая даже незначительную боль, необходимо посетить врача, чтобы предотвратить развитие патологий. К причинам, которые провоцируют болезненность, относятся следующие факторы:
- Перелом. Такое повреждение может возникнуть, если произошел резкий удар по позвоночнику, падение на ноги с высоты.
- Растяжение сухожилия. Позвоночные травмы при поднятии сильной тяжести всегда сопровождаются растяжением мышц, сухожилий, что и приводит к болям в позвоночнике.
- Протрузия. Эта патология характеризуется выпячиванием межпозвоночных дисков, давящих на нервные окончания.
- Метастазирование. Такое злокачественное заболевание появляется у мужчин после 50 лет и сопровождается сильными болями, которые могут унять наркотические анальгетики.
Что делать, если болит поясница по утрам после сна
Просыпаясь утром, некоторые люди начинают чувствовать, что болит в нижней части поясницы. Если боль временная, то большинство не обращает на нее внимания, считая, что ее появление вызвано сном на плохом матрасе или в неудобной позе. Но когда дискомфорт появляется регулярно, нужно посетить специалиста для исключения патологии. Чтобы избавиться от боли, возникающей по утрам, необходимо знать точные причины ее возникновения:
- Если причиной болезненности стал остеохондроз, то в этом случае целесообразно применение инъекций и медикаментов, назначенных специалистом.
- Неправильное положение во время сна может также спровоцировать утренние поясничные боли. Чтобы их исключить нужно подобрать правильный ортопедический матрас и выполнять физические тренировки.
- Избыточный вес также может оказывать давление на поясницу. Поэтому ощутив боль, подумайте о том, как привести свой вес в норму.
- Искривление осанки. Изменения форм позвоночника вызывает болезненность в разных его отделах. Данная патология может быть изменена лечебной гимнастикой, массажем.


После тренировок
После посещения тренажерного зала, тренировок по футболу, занятий теннисом, бегом, фитнесом, атлетики периодически может болеть весь отдел поясницы. Спортсмены, занимающиеся поднятием тяжелых гантелей, гирь, штанг, подвергают поясницу значительной нагрузке, травмирующей структуру позвоночного столба. Если вы ощущаете, что после тренировок болит поясница, необходимо выполнять следующие рекомендации:
- Укрепляйте мышечный корсет плаваньем.
- Займитесь пилатесом и йогой, помогающей понять возможности своего тела.
- Если боль не утихает, то обратитесь на консультацию к врачу для проведения МРТ.


К какому врачу обратиться
Появление дискомфорта любой интенсивности в поясничном отделе обязательно должно стать предпосылкой для посещения медицинского учреждения. Вовремя выявленная патология даст больше шансов на ускоренное наступление результата от назначенного лечения. Если вы не знаете, к какому специалисту обратиться на прием, то рекомендуем посетить следующих врачей, занимающихся диагностикой и лечением поясничных болей:
- мануального терапевта;
- травматолога;
- хирурга;
- ортопеда;
- невролога;
- пульмонолога;
- гинеколога;
- инфекциониста.


Способы лечения в домашних условиях
Если больной жалуется, что болит вся область поясницы, и нет возможности срочно посетить врача, то необходимо в домашних условиях провести лечение. Обратите внимание, что самостоятельное назначение лекарственных препаратов может негативно повлиять на ваше здоровье. Прием таблеток всегда должен проходить под строгим контролем врача. Чтобы облегчить поясничный дискомфорт, рекомендуется выполнить следующие методы:
- Если ощутили резкую боль, то сразу примите постельный режим. Для этого выбирайте кровать с жестким матрасом, чтобы обеспечить позвоночнику ровное положение.
- Полностью расслабьтесь и исключите стрессовое состояние.
- Эффективно и быстро избавят от поясничных болей компрессы на основе целебных трав. Для приготовления вам нужно взять по одной чайной ложке чабреца, зверобоя, ромашки, цветов черной бузины и залить стаканом кипятка. Через полчаса будет готова настойка, в которой нужно намочить платок и приложить на час к больному месту.
- В народной медицине существует также способ избавления от боли с помощью чесночной мази, для которой понадобится одна измельченная головка чеснока смешанная с чайной ложкой лимонного сока и несколькими граммами вазелина. Все компоненты нужно смешать и готовой мазью смазать больной крестец или кобчик.


Видео
Болезненность в пояснице указывает на развитие различных воспалительных процессов. Чтобы точно определить причину болезненности, посмотрите представленное видео. Специалист расскажет основные симптомы при болях в пояснице, и какому заболеванию они характерны. Также врач расскажет основные методы избавления от этого недуга.
 О чем говорят боли в пояснице
О чем говорят боли в пояснице
Внимание! Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:
Статья обновлена: 13.05.2019
Source: sovets.netЧитайте также
sustav.nextpharma.ru
у мужчин, у женщин, причины, чем лечить.
Внимание! Самолечение может быть опасным для вашего здоровья.
Причины болей в пояснице и животе
Боли в животе, отдающие в поясницу, могут быть связаны с различными причинами. Поэтому, если такая боль удерживается в течение нескольких дней, то необходимо обязательно пройти обследование с целью постановки точного диагноза.
Для предварительного диагностирования патологии доктору необходимо будет сообщить о характере болевых ощущений в животе и пояснице. Как правило, при хронических воспалениях боли носят тупой и ноющий характер. При обострении болезней отмечаются пульсирующие боли. Также важно сообщить, поднимается ли температура при усилении болевого синдрома, и не бросает ли в жар от сильных болей. Кроме того, нужно будет конкретно указать на место локализации боли.

Основными причинами болей в животе и пояснице могут быть следующие патологии:
- Аппендицит. Как правило, дополнительными симптомами является рвота и лихорадка. Наиболее часто возникает острая боль, но иногда бывают тянущие боли, которые вызывают желание перетерпеть. Но при малейшем подозрении на аппендицит необходимо вызвать «Скорую помощь». В противном случае приступ аппендицита может закончиться летальным исходом.
- Инфекции мочеполовой системы, связанные с воспалительными процессами. Помимо острых болей, дополнительно могут наблюдаться кровяные сгустки в моче.
- Инфекционные заболевания кишечника. В этом случае наблюдаются постоянные ноющие боли в животе и пояснице. Дополнительными симптомами могут быть следы крови в каловых массах. Обращаться к врачу нужно немедленно, так как инфекции могут грозить сепсисом, и свидетельством этого может быть переход ноющих болей в схваткообразные.
- Воспаление кишечника. В этом случае боль локализуется внизу живота и в пояснице. Данную патологию обязательно нужно своевременно диагностировать. В противном случае воспалительные процессы могут спровоцировать возникновение язвы.
- Колит. При этой патологии ноющие боли в животе и пояснице сопровождаются повышением температуры и вздутием живота. Вначале отмечается острая боль, но постепенно она становится тупой. И это указывает на то, что болезнь переходит в хроническую форму.
- Паховая грыжа. Патология связана с тем, что внутренний орган защемляется мышцами. При этом боли в животе и пояснице бывают часто настолько невыносимы, что человек на их фоне может потерять сознание. Другими симптомами могут быть рвота и тошнота. Поскольку при такой патологии показана операция, то нужно немедленно обращаться к врачу.
- Мочекаменная болезнь. В этом случае живот болит периодически. Болевой синдром носит тупой характер. Но, когда камень начинает двигаться, болевые ощущения в животе и пояснице становятся очень сильными.
- Остеохондроз. В этом случае защемление позвонками поясничных нервов приводит к возникновению тянущих болей в животе и пояснице.
- Новообразования. В этом случае болевые ощущения носят тянущий характер и постепенно усиливаются. Если такую патологию не диагностировать своевременно, то она несет угрозу жизни.
Почему болит низ живота, а отдает в поясницу
Когда болит низ живота и поясничный отдел, то причины этого могут быть совершенно разными. Очень часто и у женщин, и у мужчин такие симптомы возникают после физических упражнений. Но это бывает только в том случае, если человек обычно ведет неактивный образ жизни.
В большинстве случаев такие признаки свидетельствуют о развитии серьезных заболеваний.

Независимо от половой принадлежности можно выделить следующие причины болей внизу живота и в пояснице:
Аппендицит. В определенных случаях при остром приступе болит низ живота с правой стороны и возникает тянущая боль в пояснице. Патология может сопровождаться температурой, тошнотой и рвотой.
Инфекционные болезни кишечника. Болевые ощущения могут изначально локализоваться в любом месте живота, но постепенно опускаются вниз. Если не будут приняты меры, то вскоре появляются дополнительные симптомы, которые трудно не заметить. Это слизь и следы крови в каловых массах.
Патологии почечной системы. При обострении воспалительного процесса боли носят острый характер, но после его затихания болевой синдром становится тупым. Дополнительно могут возникать боли при мочеиспускании. При мочекаменной болезни присутствует постоянный дискомфорт, а при продвижении камней возникают острые боли в поясничном отделе и внизу живота.
Колит. Заболевание всегда начинает развиваться в острой форме. Через некоторое время без проведения лечебных мероприятий болезнь быстро переходит в хроническую форму, что характеризуется постоянной болью внизу живота и в поясничном отделе. Кроме того, повышается температура и наблюдается метеоризм.
Патологии опорно-двигательной системы. К ним относятся остеохондроз и артрит. Как правило, болит живот внизу и отдает в поясницу на фоне переутомления или переохлаждения. Примечательно, что болевой синдром усиливается при движении.
У женщин
У женщин боли внизу живота и в пояснице возникают чаще, чем у мужчин. Причины этого связаны с патологиями репродуктивной и мочевыделительной системы. Очень часто такие признаки возникают при альгодисменорее, то есть в период менструации.
Выделяют два типа патологии:
- Первичная альгодисменорея. В этом случае дискомфортные ощущения не связаны с патологическими изменениями в органах репродуктивной системы. Обычно боли схваткообразные и возникают в первые дни менструации, но длятся не более пары суток. Дополнительно может появляться рвота, расстройство кишечника и головная боль.
- Вторичная альгодисменорея. Боли возникают на фоне развития патологических изменений в органах репродуктивной системы. Это могут быть спайки, эндометриоз, фиброма матки и пр.
Кроме этого, болит низ живота и поясница у женщин на фоне следующих патологий:
- Инфекционных гинекологических заболеваний. Наиболее распространенными являются кольпит и кандидоз.
- Различных опухолей в органах репродуктивной системы. Часто их провоцирует поликистоз, фиброма или рак яичников. Такие патологии приводят к постепенному ухудшению состояния и могут дополнительно сопровождаться тошнотой и рвотой.
- Аднексита. Эта патология связана с воспалительным процессом в фаллопиевых трубах и яичниках после заражения различными возбудителями.
- Внематочной беременности. Это очень опасное состояние. Когда возникают резкие боли в пояснице и внизу живота, должна быть оказана своевременная медицинская помощь. В противном случае возможен разрыв трубы, что приведет к возникновению угрозы жизни.

Очень часто у женщин болит внизу живот, и возникают спазмы с иррадиацией в поясничный отдел при половом акте. Это связано с наличием такого заболевания, как вагинизм, которое характеризуется патологическими сокращениями вагины во время секса. Кроме того, к болевым ощущениям во время полового акта может привести эрозия и любые другие воспалительные процессы.
Боли внизу живота и в пояснице могут возникать при беременности. О них обязательно следует сообщить гинекологу, так как они могут свидетельствовать о непроизвольном прерывании беременности. Но переживать преждевременно не стоит, так как наиболее часто такие признаки спровоцированы передавливанием органов брюшной полости увеличивающейся маткой или связаны с перееданием. В третьем триместре беременности боль внизу живота может быть признаком начала предродовых схваток.
У мужчин
У мужчин также может возникать много специфических заболеваний, которые приводят к возникновению боли в животе и пояснице. Как правило, болевой синдром в этом случае носит тупой характер, поэтому очень часто пациенты от него отмахиваются, списывая дискомфорт на простое недомогание.
Наиболее частые причины возникновения дискомфортных симптомов:
- Простатит. Такое заболевание связано с воспалительным процессом и отеком. Длительное время болезнь может протекать бессимптомно. Даже если возникают боли, то они не имеют острого характера. При развитии заболевания всегда наблюдаются расстройства мочеиспускания, и может возникать половая дисфункция.
- Паховая грыжа. Такая патология опасна тем, что при ее развитии может возникнуть кишечная непроходимость, что, в свою очередь, может вызвать перитонит. Острая боль свидетельствует о тяжелом состоянии, на ее фоне наблюдается затруднение мочеиспускания и интоксикация организма.
Что делать и как лечить
Самолечение при болях в животе и пояснице может грозить непредсказуемыми последствиями. Поэтому, прежде чем принимать какие-либо меры, изначально необходимо пройти обследование в медицинском учреждении с целью постановки точного диагноза.
Если боли носят острый характер, то необходимо срочно вызывать «Скорую помощь». До приезда доктора не рекомендуется принимать какие-либо медикаментозные средства. Категорически запрещено использовать прогревания. Также нельзя использовать слабительные препараты или клизмы, даже если возникает подозрение, что возникли проблемы с кишечником.
В очень тяжёлом случае при схваткообразных болях, отдающих в поясницу, допускается положить на живот холодный компресс и принять спазмолитик (Но-шпу). Важно найти такую позу, в которой болевой синдром минимален. Как правило, при гинекологических заболеваниях у женщин – это «поза эмбриона». А для того, чтобы ослабел болевой синдром при мочекаменной болезни, необходимо стоять. Не следует делать каких-либо резких движений, также нужно исключить физические нагрузки.
Если боли в пояснице и животе носят хронический характер, то изначально нужно обратиться к терапевту. После осмотра доктор даст направление к узкопрофильному специалисту. Это может быть хирург, гинеколог или невролог.
bolit.net




 [30], [31], [32]
[30], [31], [32]
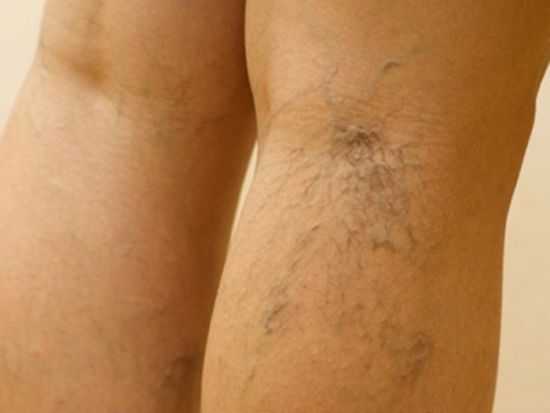
 Фото: варикоз — причина боли под коленом сзади
Фото: варикоз — причина боли под коленом сзади Схема: ишиас — причина болей в ноге
Схема: ишиас — причина болей в ноге Фото ног больного атеросклерозом
Фото ног больного атеросклерозом

 Это характерно при разрыве связок, смещении, переломах, разрыве капсулы Бейкера.
Это характерно при разрыве связок, смещении, переломах, разрыве капсулы Бейкера.
 Причины вызываюшие боль тянущую под коленом сзади в зависимости от локализации
Причины вызываюшие боль тянущую под коленом сзади в зависимости от локализации При пальпации под коленкой ощущается сильный трепет или артериальный звук, похожий на толчок.
При пальпации под коленкой ощущается сильный трепет или артериальный звук, похожий на толчок.



 Боль в колене также могут вызывать и такие болезни:
Боль в колене также могут вызывать и такие болезни: человек упал с лестницы или на льду. Необходимо срочно обратиться к доктору, если наблюдаются такие симптомы:
человек упал с лестницы или на льду. Необходимо срочно обратиться к доктору, если наблюдаются такие симптомы:



 Боли в ногах под коленом сзади — это серьезная причина обратить внимание на собственное здоровье. Организм человека представляет собой сложную механическую и биохимическую систему. Все в нем течет, меняется, но при этом находится в динамическом равновесии. Но порой случается так, что системы организма дают сбой. Одна из наиболее распространенных патологий — заболевание коленного сустава и прилегающих к нему структур. Согласно данным статистики, примерно 15% всего населения Земли страдают от поражения коленей. Среди лиц старшего возраста (от 60 и старше) эта проблема встречается и того чаще: болеют порядка 30% пожилых людей.
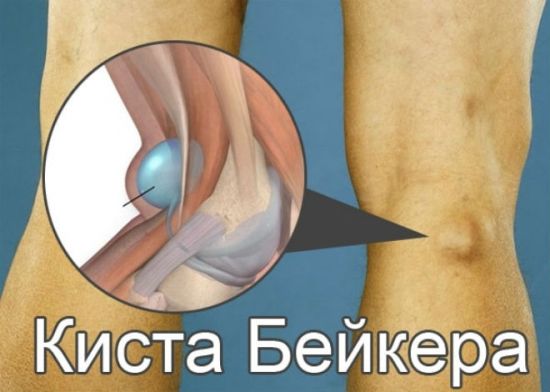
Боли в ногах под коленом сзади — это серьезная причина обратить внимание на собственное здоровье. Организм человека представляет собой сложную механическую и биохимическую систему. Все в нем течет, меняется, но при этом находится в динамическом равновесии. Но порой случается так, что системы организма дают сбой. Одна из наиболее распространенных патологий — заболевание коленного сустава и прилегающих к нему структур. Согласно данным статистики, примерно 15% всего населения Земли страдают от поражения коленей. Среди лиц старшего возраста (от 60 и старше) эта проблема встречается и того чаще: болеют порядка 30% пожилых людей. Полостные (кистозные образования). В группу риска развития кисты (также известной как киста Бейкера) входят лица женского пола, старше 35-и лет. Мужчины страдают несколько реже. Заболевание часто распространяется разом на оба колена. Причина развития кисты Бейкера — застарелый хронический воспалительный процесс, вроде синовита, который развивается из-за артрозов и остеопороза. Неправда ли, запутанная схема?
Полостные (кистозные образования). В группу риска развития кисты (также известной как киста Бейкера) входят лица женского пола, старше 35-и лет. Мужчины страдают несколько реже. Заболевание часто распространяется разом на оба колена. Причина развития кисты Бейкера — застарелый хронический воспалительный процесс, вроде синовита, который развивается из-за артрозов и остеопороза. Неправда ли, запутанная схема? Диагностика начинается с поиска профильного специалиста. Врач, занимающийся проблемами опорно-двигательного аппарата, носит название ортопеда. Но сначала рекомендуется обратиться к участковому терапевту или, лучше, хирургу, они помогут определиться с тактикой диагностики и выпишут необходимые направления. Если у ребенка болит нога под коленом сзади,обращаться следует к педиатру и детскому ортопеду.
Диагностика начинается с поиска профильного специалиста. Врач, занимающийся проблемами опорно-двигательного аппарата, носит название ортопеда. Но сначала рекомендуется обратиться к участковому терапевту или, лучше, хирургу, они помогут определиться с тактикой диагностики и выпишут необходимые направления. Если у ребенка болит нога под коленом сзади,обращаться следует к педиатру и детскому ортопеду.




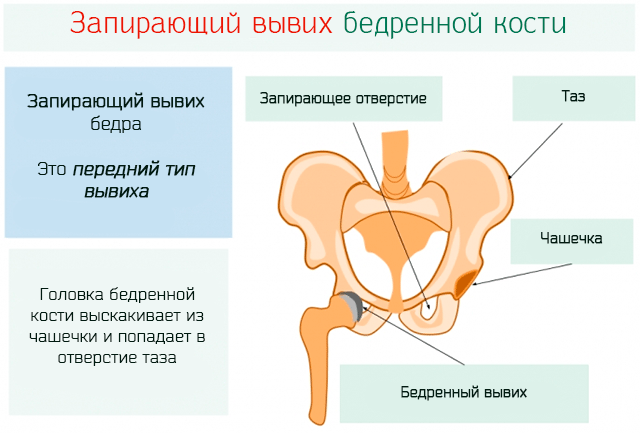
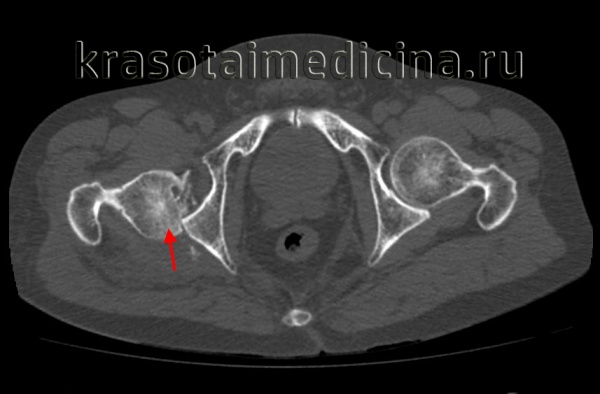
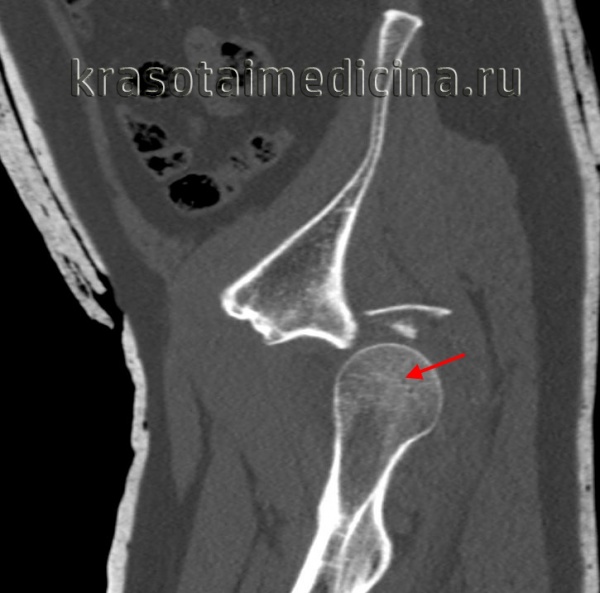



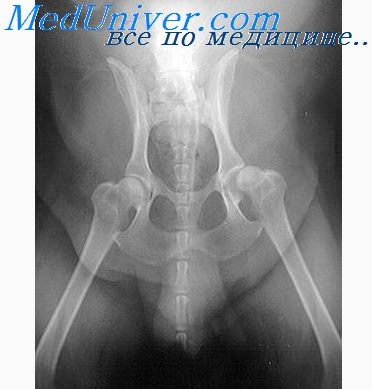
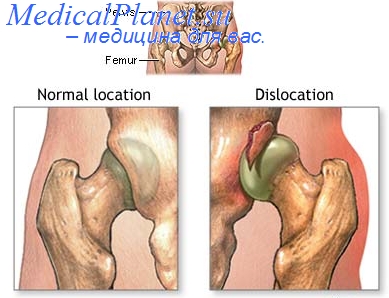




 по своей толщине, они формируют скелет голени. Голень – составляющая часть нижней конечности, которая располагается между коленом и стопой. Две кости, которые формируют голень, носят название большеберцовой и малоберцовой костей. С трех сторон данные кости окружают мышцы, которые помогают двигаться стопе и пальцам. Расположение большеберцовой кости – медиально, а малоберцовая кость расположена латерально. В состав каждой из этих костей входят два конца и тело. Немного утолщенными являются концы костей, а также вверху они имеют поверхности, служащие для соединения с бедренной костью, а снизу – с костями стопы. При помощи коленного сустава, большеберцовая кость имеет возможность соединяться с бедренной костью. Между костями существует межкостное пространство, а соединение костей возможно благодаря межберцовому суставу, а также непрерывным фиброзным соединениям. К ним относятся межберцовый синдесмоз и межкостная мембрана голени. По своей форме, межберцовый сустав является плоским, и при помощи связочного аппарата происходит его укрепление. Соединения, существующие между данными костями, являются недостаточно подвижными.
по своей толщине, они формируют скелет голени. Голень – составляющая часть нижней конечности, которая располагается между коленом и стопой. Две кости, которые формируют голень, носят название большеберцовой и малоберцовой костей. С трех сторон данные кости окружают мышцы, которые помогают двигаться стопе и пальцам. Расположение большеберцовой кости – медиально, а малоберцовая кость расположена латерально. В состав каждой из этих костей входят два конца и тело. Немного утолщенными являются концы костей, а также вверху они имеют поверхности, служащие для соединения с бедренной костью, а снизу – с костями стопы. При помощи коленного сустава, большеберцовая кость имеет возможность соединяться с бедренной костью. Между костями существует межкостное пространство, а соединение костей возможно благодаря межберцовому суставу, а также непрерывным фиброзным соединениям. К ним относятся межберцовый синдесмоз и межкостная мембрана голени. По своей форме, межберцовый сустав является плоским, и при помощи связочного аппарата происходит его укрепление. Соединения, существующие между данными костями, являются недостаточно подвижными.








 Голеностопный сустав по сути своей служит опорой костного скелета всей нижней конечности. Это место несет нагрузку при движении человека, в отличие от стопы ноги, которая удерживает весь вес. Нога — парный орган движения и опоры человека.
Голеностопный сустав по сути своей служит опорой костного скелета всей нижней конечности. Это место несет нагрузку при движении человека, в отличие от стопы ноги, которая удерживает весь вес. Нога — парный орган движения и опоры человека. Она имеет достаточно простое строение и состоит из двух костей разной длины, имеющих название — малоберцовая и большеберцовая.
Она имеет достаточно простое строение и состоит из двух костей разной длины, имеющих название — малоберцовая и большеберцовая.
 выполняет соединительную функцию между костями голени. К ней относятся следующие связки:
выполняет соединительную функцию между костями голени. К ней относятся следующие связки: Место соединения большеберцовой и малоберцовой кости находится ниже коленного сустава.
Место соединения большеберцовой и малоберцовой кости находится ниже коленного сустава. Артроскопия. Малоинвазивный способ, проводящий диагностику при помощи введения в капсулу видеокамеры.
Артроскопия. Малоинвазивный способ, проводящий диагностику при помощи введения в капсулу видеокамеры. Артрит, вызывающий воспалительный процесс. Может быть при ревматоидном артрите, подагре, попадании в полость инфекции. Характеризуется болевыми ощущениями с самого утра и до ночи. Если двигаться, то боль менее ощутима. В борьбе с симптомами помогут Диклофенак, Найз, Ибупрофен, мази и гели. Обращаться за лечением необходимо к врачу ревматологу, который сможет определить инфекционный артрит, опасный гнойным поражением сустава. При таком диагнозе больной госпитализируется в лечебное учреждение.
Артрит, вызывающий воспалительный процесс. Может быть при ревматоидном артрите, подагре, попадании в полость инфекции. Характеризуется болевыми ощущениями с самого утра и до ночи. Если двигаться, то боль менее ощутима. В борьбе с симптомами помогут Диклофенак, Найз, Ибупрофен, мази и гели. Обращаться за лечением необходимо к врачу ревматологу, который сможет определить инфекционный артрит, опасный гнойным поражением сустава. При таком диагнозе больной госпитализируется в лечебное учреждение.




















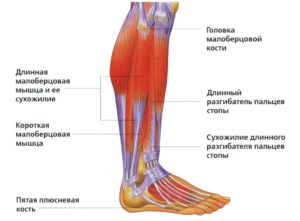
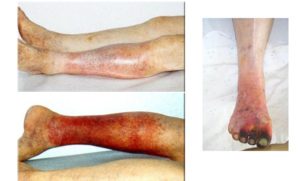
 Здоровье
Здоровье  Что касается перспектив такого вида лечения: в большинстве случаев гипс может быть снят через несколько недель после его накладывания, но это вовсе не значит, что можно терять бдительность! Необходимо еще не менее месяца (а то и более!) относиться крайне бережно к поврежденной конечности. Для заживления переломов нижних конечностей обычно требуется несколько месяцев. Ввиду того, что поврежденная конечность не будет использоваться на протяжении всего этого времени, мышцы могут быть атрофированы (уменьшаются в размерах и ослабевают). Именно поэтому очень часто требуется реабилитационный период для полного восстановления, в течение которого пациенту назначают различные процедуры (главным образом, регулярные физические упражнения), позволяющие в короткий срок преодолеть последствия длительной иммобилизации.
Что касается перспектив такого вида лечения: в большинстве случаев гипс может быть снят через несколько недель после его накладывания, но это вовсе не значит, что можно терять бдительность! Необходимо еще не менее месяца (а то и более!) относиться крайне бережно к поврежденной конечности. Для заживления переломов нижних конечностей обычно требуется несколько месяцев. Ввиду того, что поврежденная конечность не будет использоваться на протяжении всего этого времени, мышцы могут быть атрофированы (уменьшаются в размерах и ослабевают). Именно поэтому очень часто требуется реабилитационный период для полного восстановления, в течение которого пациенту назначают различные процедуры (главным образом, регулярные физические упражнения), позволяющие в короткий срок преодолеть последствия длительной иммобилизации.
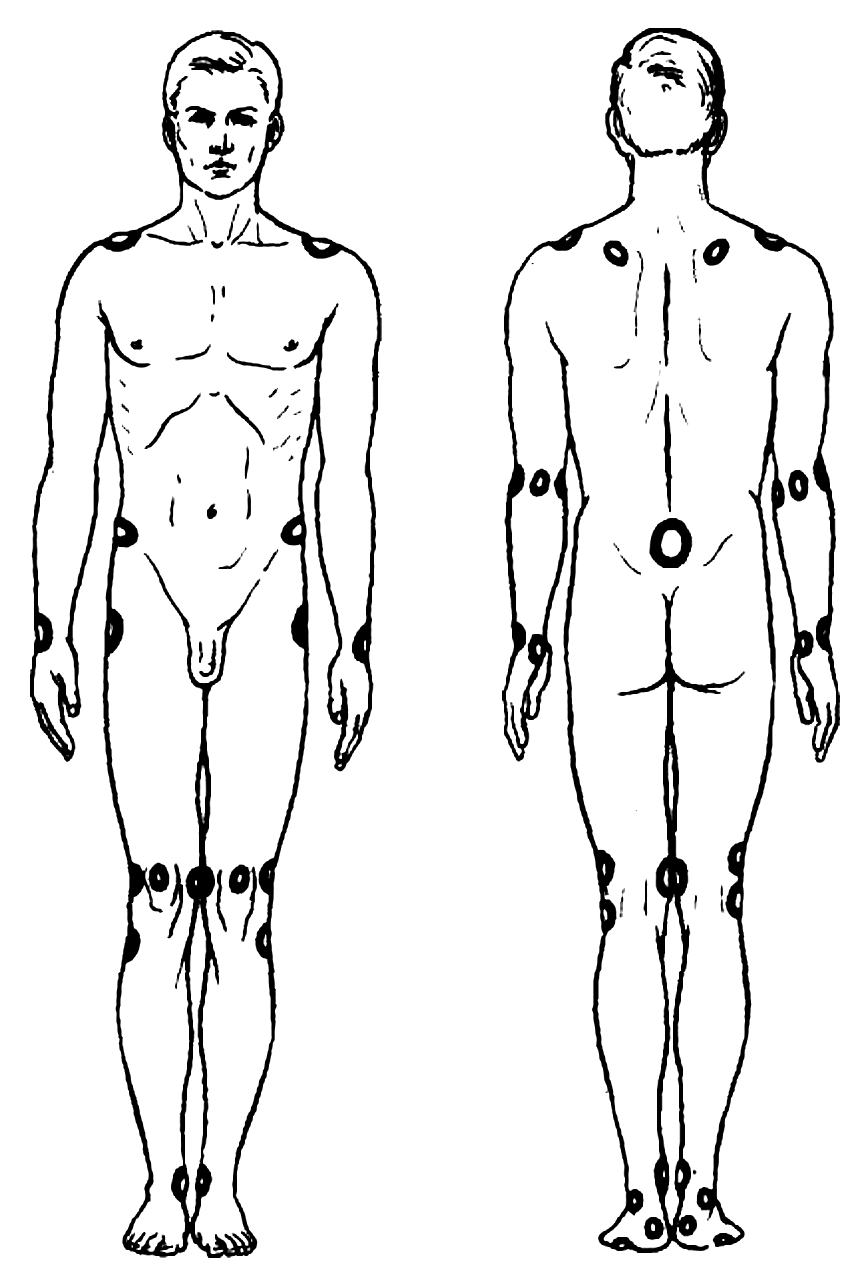



 Фото 1. Современные материалы значительно облегчают жизнь носителю гипса. Источник: Flickr (Larry Vincent).
Фото 1. Современные материалы значительно облегчают жизнь носителю гипса. Источник: Flickr (Larry Vincent). Фото 2. Снятие обычного гипса обычно довольно болезненное. Пластиковый гипс снимается легко. Источник: Flickr (Don).
Фото 2. Снятие обычного гипса обычно довольно болезненное. Пластиковый гипс снимается легко. Источник: Flickr (Don).




 Преимущество современных бинтов скотчкаст заключается в следующем:
Преимущество современных бинтов скотчкаст заключается в следующем: Исходя из изготовленного материала, наложение современного ортеза может осуществляться различными способами. Чтобы наложить скотчкаст или софткаст, потребуются специализированные чулки для создания прослойки между кожей и внешним корсетом.
Исходя из изготовленного материала, наложение современного ортеза может осуществляться различными способами. Чтобы наложить скотчкаст или софткаст, потребуются специализированные чулки для создания прослойки между кожей и внешним корсетом.
 Представляют собой специальные конструкции или приспособления, предназначенные для иммобилизации поврежденных участков. Фиксация необходима для того, чтобы кости срастались в правильном положении и ваши движения не мешали образованию соединительной ткани.
Представляют собой специальные конструкции или приспособления, предназначенные для иммобилизации поврежденных участков. Фиксация необходима для того, чтобы кости срастались в правильном положении и ваши движения не мешали образованию соединительной ткани.

 Остеосинтез – это фиксация отломков при помощи инородных конструкций (спиц, болтов или пластин). До недавнего времени данная методика была единственным способом решения подобных проблем.
Остеосинтез – это фиксация отломков при помощи инородных конструкций (спиц, болтов или пластин). До недавнего времени данная методика была единственным способом решения подобных проблем.










