Грыжа бедренная у женщин симптомы – симптомы, лечение, операция, как снять воспаление
симптомы, лечение, причины, фото, диагностика
Содержание статьи:
Выход органов брюшной полости (петель кишечника, сальника) за ее пределы через бедренный канал, называется бедренной грыжей. Патология встречается чаще у женщин, во многих случаях протекает бессимптомно. Жалобы возникают при развитии осложнений, наиболее частым из них является ущемление, а грыжи этой локализации склонны к ущемлению. Диагностика основывается на данных анамнеза, осмотра, ультразвукового исследования. Лечебная тактика при выявлении заболевания – оперативная.
 Бедренные грыжи образуются из-за слабости брюшной стенки на фоне повышения внутрибрюшного давления
Бедренные грыжи образуются из-за слабости брюшной стенки на фоне повышения внутрибрюшного давленияКак образуется
Между паховой связкой и костями таза находится пространство, называемое бедренным треугольником. Он, в свою очередь, делится на две части – мышечную и сосудистую. В первой находится подвздошно-поясничная мышца и бедренный нерв, во второй – бедренные артерия и вена. Сосудистая часть, или лакуна, является основным местом образования патологии.
В норме сосудистая лакуна не имеет свободных пространств и щелей, но при определенных условиях через ее внутреннюю часть – бедренное кольцо, под кожу передней поверхности бедра выходит вместе с брюшиной кишечная петля или сальник, формируя бедренный канал. Он расположен практически вертикально и имеет длину в пределах трех сантиметров. Овальная ямка, расположенная на широкой фасции бедра, является его наружным отверстием.
Причины формирования
Нарушение равновесия между давлением в брюшной полости и способностью стенок живота ему сопротивляться – основная причина развития грыжевого выпячивания в области бедренного треугольника. Это равновесие нарушается при многих состояниях.
Виды
Классификация грыжевых выпячиваний в области бедра проводится по разным признакам.
Клинические проявления
В начальной стадии грыжа часто существует бессимптомно. В неполной стадии может проявляться дискомфортом в области паха или в нижних отделах живота на стороне поражения. Неприятные ощущения обычно усиливаются при различной физической нагрузке.
Характерным симптомом полной грыжи является патологическое опухолевидное выпячивание в медиальной части верхней трети бедра, сразу под паховой связкой. Появляясь в вертикальном положении тела и при натуживании, образование может легко вправляться в брюшную полость.
При развитии осложнений клиника зависит от содержимого грыжевого мешка. Если ущемляется петля кишки, а это наиболее частый вариант, то появляются:
- напряженность и болезненность грыжевого выпячивания;
- резкая локальная или разлитая боль в животе;
- беспокойное поведение;
- бледность кожных покровов;
- слабость;
- тошнота;
- повторяющаяся рвота;
- задержка стула и газов.
Осложнения
В отсутствие лечения может образовываться флегмона (гнойное расплавление) грыжевого мешка: отек, покраснение кожных покровов, резкая болезненность, повышение температуры, усиление явлений интоксикации. Вовлечение в патологический процесс брюшины, перфорация (нарушение целостности) растянутого отдела ущемленной кишки ведут к развитию перитонита (воспалительное поражение брюшины). Это состояние угрожает жизни пациента и требует неотложного оперативного вмешательства.
Читайте также:4 основные причины отсутствия аппетита
6 причин отказаться от употребления пива
7 деликатесов, которые опасно употреблять в пищу
Диагностика
На начальной стадии формирования диагностика грыжи описываемой локализации представляет определенные трудности из-за практического отсутствия жалоб. При распознавании патологии обращают внимание на образование небольших размеров в области бедренно-пахового сгиба, появляющееся в вертикальном положении. Опрос и осмотр пациента дополняют ультразвуковым исследованием, при необходимости, с распечаткой фото.
Бедренная грыжа у женщин встречается в несколько раз чаще, чем бедренная грыжа у мужчин. Это объясняется анатомическими особенностями женского таза: он более широкий. Следствием этого является большая выраженность лакун, как мышечной, так и сосудистой, и меньшая прочность паховой связки.
Дифференциальная диагностика
Дифференциальную диагностику проводят с заболеваниями, имеющими сходную симптоматику.
Лечение
Консервативная тактика не используется. При обнаружении патологии показано оперативное вмешательство – герниопластика (устранение грыжевого выпячивания с пластикой дефекта). Операция представляет определенные трудности, которые обусловлены:
- узким просветом бедренного канала;
- близким расположением вены;
- атипичным во многих случаях расположением запирательной артерии.
 Бедренные грыжи подлежат хирургическому лечению
Бедренные грыжи подлежат хирургическому лечениюПри выполнении операции хирургу необходимо как можно выше иссечь грыжевой мешок, чтобы устранить так называемую воронку брюшины, а затем зашить грыжевые ворота. Способы оперативного вмешательства разделены на две группы в зависимости от доступа к грыжевым воротам.
Частота послеоперационных рецидивов достаточно высока. Поэтому сейчас широко используют либо лапароскопическую методику, либо протезирование бедренного канала без натяжения сшиваемых тканей с применением алломатериала – синтетического материала, способного к вживлению в ткани организма. С этой целью используют специальные полимерные сетки.
При ущемлении грыжевого выпячивания и развитии осложнений приходится прибегать к внутрибрюшному оперативному доступу. Выполняют срединную лапаротомию (разрез передней брюшной стенки) с резекцией нежизнеспособного участка кишечника.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
www.neboleem.net
Бедренная грыжа у женщин: симптомы, операция, лечение, фото
В медицинской практике довольно часто встречается бедренная грыжа у женщин. Опухоль часто располагается в районе бедра. Она причиняет представительнице прекрасного пола массу неудобств. У женщин иное анатомическое строение тела, чем у мужчин. Болезнь поражает в основном пациенток от 30 до 50 лет.
Симптомы
На фото – бедренная грыжа у женщинУ пациентки с грыжей нередко возникает сильная боль в районе таза. Болезненные ощущения могут усиливаться при движении, занятии тяжёлым физическим трудом, выполнении физических упражнений.
Симптомы болезни обманчивы: неопытный специалист может заподозрить у пациентки эндометриоз, кисту яичника, миому матки. При этих патологиях также появляется резкая боль в районе тазовых органов.
Кроме того, к симптомам грыжи относятся:
- Дискомфорт при дефекации.
- Неприятные ощущения при сексуальном контакте.
- Стреляющая боль в области бедра.
- Появление выпячивания в районе бедра. В лежачем положении грыжа обычно исчезает.
Лечение
Лечение бедренной грыжи у женщин успешно лечится только в условиях стационара. В процессе операции доктор ставит внутренние органы на нужное место, производя ушивание грыжевых ворот.
Операция
Женщине нередко делают герниопластику. Обычно при выполнении пластики используются собственные ткани пациентки. Хирург ушивает грыжевой канал, используя нити, изготовленные из синтетического материала.
В некоторых случаях используют синтетический протез:
- Сетку располагают перед брюшиной, при этом доктор не ушивает бедренный канал.
- Больную госпитализируют в стационар.
- Длительность пребывания в клинике зависит от тяжести заболевания.
- В большинстве случаев доктор снимает швы через 10 дней.
При проведении хирургической операции применяют местное или общее обезболивание. В некоторых случаях показана эпидуральная анестезия. Она предполагает введение обезболивающего медикамента в позвоночную область. При использовании лекарственного препарата блокируется подача болевых сигналов в область спинного мозга.
Как нужно готовиться к операции?
За 3 дня до хирургического вмешательства нельзя употреблять спиртные напитки. Не рекомендуется и приём медикаментов, влияющих на свёртываемость крови, психотропных средств. Если женщина испытывает тревогу, перед хирургическим вмешательством можно выпить на ночь лекарство, обладающее успокоительным эффектом, настои лечебных трав. Перед операцией нельзя ничего есть и пить (около 12 часов).
Рекомендации после операции
Операция по удалению бедренной грыжи является малоинвазивной. Но женщине придётся внести изменения в обычный распорядок дня. В первые дни после хирургического вмешательства она может ощущать дискомфорт в области тазовых органов, с течением времени боль утихает. Болезненные ощущения нередко усиливаются при движении, поэтому необходимо ограничить физическую нагрузку. Женщинам, которые занимаются умственным трудом, можно приступать к работе уже спустя 7 дней после хирургического вмешательства при условии. Больной необходимо беречь себя: нужно избегать стрессов.
По прошествии 10 дней после операции можно выполнять несложные спортивные упражнения. Умеренная физическая нагрузка способствует улучшению кровообращения, ускоряет процесс заживления швов. После операции полезна активная ходьба. Нужно тепло одеваться: при наличии воспалительного процесса в организме у пациентки могут возникнуть осложнения.
Нужно отказаться от употребления спиртных напитков, применения препаратов, содержащих психотропные вещества.
Профилактика
Вероятность появления опухоли снижается при ношении специального бандажа в период вынашивания ребёнка, правильном питании. Можно выполнять физические упражнения для тренировки брюшных мышц. Пациентке стоит отказаться от курения. Из-за этой дурной привычки у представительницы женского пола могут появиться патологии органов дыхательной системы. Заболевания пищеварительных органов надо лечить своевременно, не допуская возникновения осложнений.
gryzhynet.ru
Бедренная грыжа – причины, симптомы, диагностика и особенности лечения :: SYL.ru
Бедренная грыжа – это патологическое состояние, для которого характерен выход содержимого брюшной полости в бедренный канал. Выпуклостью в данном случае является не что иное, как петли кишечника, но иногда в грыжевой мешок попадают органы малого таза. Согласно некоторым источникам, бедренные грыжи диагностируются у каждого двадцатого пациента.
Как развивается патология
Фактической причиной развития грыжи на бедре является выход содержимого брюшины через так называемое бедренное кольцо – это участок, который формируется между лакунарными связками и кровеносной артерией. Патофизиология заболевания объясняет локализацию новообразования в области верхнего участка конечности. Огромную роль в развитии болезни играют ослабленные связки бедренного кольца. Из-за отсутствия их упругости, кольцо расширяется, и фрагменты органов выходят наружу.
Основные причины
Среди условий, благоприятных для возникновения грыжевого образования на бедре, стоит отметить:
Негативно отражаться на показателях внутрибрюшного давления могут различные заболевания желудочно-кишечного тракта, а также простудные и респираторные патологии, сопровождающиеся длительным и сильным кашлем. У женщин причиной увеличения давления может стать беременность, особенно многоплодная.
Что провоцирует развитие недуга
Для того чтобы запустился патологический процесс, пациенту недостаточно просто находиться в группе риска. В большинстве случаев болезнь переходит в активную стадию только тогда, когда происходит воздействие на организм определенного фактора, играющего роль пускового рычага болезни. К таким факторам можно отнести:
- тяжелую физическую работу, связанную с подъемом тяжестей;
- отсутствие двигательной активности на протяжении длительного времени;
- занятия профессиональным спортом;
- лишний вес или стремительное похудение;
- травматизм паховой зоны;
- неврологические болезни;
- хронические запоры.

Как выглядит грыжа
У здорового человека внутри бедренного кольца расположен лимфоузел и незначительная концентрация волокон соединительной ткани. Из-за повышенной эластичности и мягкости связки не способны преградить пространство фрагменту органа, вываливающегося в грыжевой мешок. При отсутствии лечения и прогрессировании болезни образование продвигается все ниже и ниже, толкая тот самый лимфоузел, который медики называют узлом Пирогова-Розенмюллера.
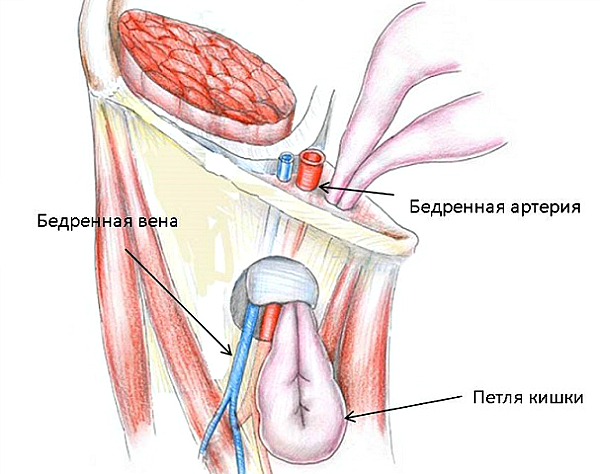
Когда грыжа покидает бедренное кольцо, она занимает впадину рядом с веной. Состоит образование из нескольких частей:
- непосредственного грыжевого мешка, вмещающего фрагмент внутреннего органа или подкожно-жировой клетчатки;
- внутреннего содержимого.
К слову, в качестве последнего может выступать петля тонкого или подвижный отдел толстого кишечника, небольшой участок сальника, который словно фартуком покрывает органы брюшины, или мочевой пузырь. В бедренную грыжу у мужчин могут быть вовлечены яички, у женщин – маточная труба или яичник.
Почему женщины болеют чаще
Рассматриваемая патология зачастую диагностируется у представительниц слабого пола. Бедренная грыжа у женщин встречается в 3-4 раза чаще, чем у мужчин. Предрасположенность дамской половины населения к заболеваемости можно объяснить особенностью анатомического строения. Так, женщины обладают более широким тазом, шире у них и пространство между лакунами (бедренными связками, через которые проходят нервы и кровеносные артерии). Кроме того, волокна связок у женщин намного слабее – так природа позаботилась о том, чтобы во время родов женщины могли усиленно напрягать мускулы передней брюшной стенки.
Разновидности
Грыжевые выпуклости на бедре различаются по локализации – они бывают одно- и двухсторонними. По статистике, справа образование появляется намного чаще, чем с левой стороны. В некоторых случаях развивается двусторонняя грыжа. По характеру проявления выпуклость бывает вправимой, невправимой и ущемленной.
Разнится заболевание и по стадии развития – грыжа может быть начальной, неполной и полной.
- Начальная стадия – это легкая степень формирования грыжевого мешка на уровне бедренного кольца.
- При неполной стадии выпуклость становится заметной визуально, внутренние органы уже значительно выходят за пределы бедренного канала. При этом сам грыжевой мешок статично расположен в начале кольца.
- На полной стадии образование свободно перемещается по внутренней поверхности бедра, может выходить за пределы кольца.
В чем отличие между вправимой и невправимой грыжей
Если на начальной стадии болезни образование то появлялось, то исчезало, то со временем оно становится менее подвижным из-за изменения тканей пахового канала. Грыжа, которую не так давно можно было вправить, уже не вправляется самостоятельно. Теперь, чтобы устранить выпуклость, потребуется приложить усилия.
В отличие от вправимой, невправимую грыжу и ее содержимое никаким образом невозможно протолкнуть обратно в полость. При этом никакой боли, дискомфорта пациент не ощущает.
Симптоматика
Чтобы распознать заболевание на начальной стадии и отличить от опухоли, нужно иметь представление о том, как проявляет себя бедренная грыжа. Симптомы этого заболевания сложно разделить на мужские и женские. Долгое время пациент может и не догадываться об имеющейся проблеме. Но как только грыжевой мешок достигнет определенного размера, он заметит первые признаки болезни:
- тянущую боль в паху;
- появление бугорка в области бедренного треугольника;
- увеличение грыжи при физической нагрузке;
- частые метеоризмы и вздутие живота;
- покалывание и легкое онемение конечности.
У некоторых пациентов грыжа может протекать со слоновостью (лимфостазом). В зависимости от того, какие внутренние органы вовлечены в мешок, могут возникнуть и другие симптомы. У женщин бедренная грыжа может проявляться нетипичными выделениями из влагалища, изменением цвета мочи. Многие пациенты отмечают учащенные позывы к мочеиспусканию. У мужчин симптомом бедренной грыжи может стать ослабление сексуального влечения, эректильная дисфункция или преждевременная эякуляция во время половой близости.
Что такое ущемление
Если орган, попавший в грыжевой мешок, сдавливается, в первую очередь страдают его кровеносные сосуды. В результате пережатия нарушается кровоснабжение органа. Ущемленная бедренная грыжа нуждается в срочном хирургическом лечении. Сдавливание грыжевого мешка является серьезным осложнением заболевания.
Зачастую ущемление происходит с фрагментом тонкого кишечника. Отдел, который локализуется рядом с местом сдавливания, сильно раздувается, его стенки становятся тоньше. В передавленных сосудах застаивается кровь, в результате чего плазма начинает просачиваться из просвета сосудов в брюшную полость.
Признаки осложнения
Спутать симптомы ущемления невозможно ни с чем другим. Течение неполной или полной грыжи не вызывает у пациента и доли тех неприятных ощущений, которые наблюдаются при передавливании сосудов. Срочно обратиться за медицинской помощью необходимо в том случае, если появились следующие симптомы:
- грыжевое выпячивание увеличилось в размерах;
- выпуклость стала плотной, очень твердой на ощупь;
- при легком касании воспаленного участка возникает и нарастает сильная боль;
- эпидермис бедренной области гиперемирован, кажется горячее, чем соседние участки конечности;
- вправить содержимое грыжи не удается даже врачу;
- отсутствие стула более суток;
- развитие острой кишечной непроходимости.
Временное облегчение, которое наступает при ущемленной грыже, нередко сбивает с толку пациентов. Больные думают, что болезнь отступила и паниковать не стоит. На самом же деле отсутствие боли свидетельствует о начале некротического процесса: защемленный фрагмент кишки или другого внутреннего органа начал отмирать.
Состояние пациента при ущемленной грыже стремительно ухудшается: боль становится нестерпимой, продолжается многократная рвота, лихорадка не сбивается жаропонижающими средствами. В такой ситуации нельзя терять ни минуты, ведь при развитии перитонита крайне высок риск летального исхода.

Способы диагностики
Распознать бедренную грыжу сможет любой профессиональный хирург. Предварительный диагноз врач поставит на основании жалоб и осмотра пациента. К слову, в большинстве случаев этого оказывается достаточно, а к инструментальным и лабораторным исследованиям прибегают в основном для проведения дифференциальной диагностики. Обследование при подозрении на грыжу бедра состоит из следующих процедур:
- УЗИ;
- рентгенография кишечника с использованием контрастного вещества;
- общий анализ крови и мочи.
Как лечить заболевание консервативным путем
Лечение бедренной грыжи подразумевает нерадикальное или хирургическое вмешательство. При этом устранить заболевание раз и навсегда можно только на операционном столе. Консервативная терапия носит исключительно паллиативный характер. С помощью обезболивающих средств, специальных упражнений или физиопроцедур невозможно избавиться от грыжи. Такое лечение помогает приостановить дальнейшее развитие патологии, устранить последствия болезни и улучшить самочувствие больного.

Прибегать к консервативному методу лечения можно только при вправимых грыжах. Если грыжа ущемлена или перестала вдавливаться в полость, больного госпитализируют и проводят экстренную операцию. Бедренная грыжа, которую невозможно вправить, – прямое противопоказание к любой физической нагрузке, пациенту необходим постельный режим.
Эффективным способом лечения этой патологии является лечебная гимнастика. Специальные упражнения подбираются врачом с целью воздействия на конкретную группу мышц бедра и передней стенки брюшины. Кроме того, пациентам с грыжей рекомендовано носить бандаж, который плотно фиксирует ткани и не позволяет внутренним органам выпячиваться, выходить за пределы бедренного кольца. Бандаж недопустимо использовать при невправимых грыжах.
Операция при грыже на бедре
Невправимое или ущемленное образование свидетельствует о том, что действовать нужно срочно. Такие виды грыжи требуют незамедлительного хирургического вмешательства. При подтвержденном сдавливании содержимого грыжевого мешка операцию проводят экстренно.
Основной принцип лечения заключается не в удалении грыжи, а в устранении дефектов бедренного кольца, ставших причиной выпячивания внутренних органов. Хирургическое вмешательство при данном заболевании называют грыжепластикой. Такие операции проводят под общим или местным наркозом. В последнее время все чаще стали прибегать к эпидуральному обезболиванию, подразумевающему введение анестетиков в спинномозговой канал. Чувствительность таза и конечностей при таком виде наркоза у пациента полностью отсутствует, но сам больной находится в сознании.
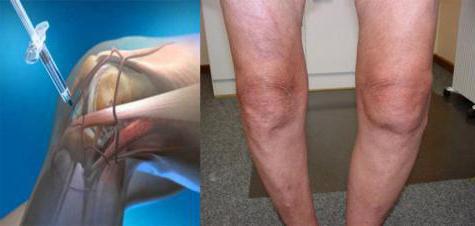
Пластика бедренной грыжи длится не более часа. За время проведения операции хирург осторожно отделяет грыжевый мешок, осматривает его содержимое и при отсутствии патологических изменений (признаков ущемления) вправляет обратно в полость. Следующий шаг – это ушив грыжевых ворот. Ткани бедренного кольца укрепляют таким образом, чтобы не допустить повторного выпячивания.
На сегодняшний день существует множество подходов к проведению грыжепластики, но специалисты продолжают работать над их усовершенствованием. Выбор метода хирургического вмешательства зависит в первую очередь от размеров грыжевого образования, продолжительности течения болезни и общего состояния пациента. Буквально несколько лет назад при оперировании человека с грыжей бедра применяли только собственные ткани больного. Сегодня же в хирургической практике преобладает применение искусственных протезов – своего рода заплат, заменителей связочного аппарата. Такой материал безопасен и гипоаллергенен.
Наиболее эффективным методом хирургического лечения грыж признана лапароскопия, которая позволяет получить доступ к патологическому образованию, избегая значительного травматизма тканей. Для проведения подобного рода вмешательства нет необходимости делать большие разрезы. Лапароскоп вводят к грыже через отверстие, диаметр которого составляет всего несколько миллиметров. Этот вид операции отличается наименьшей инвазивностью, а потому не требует длительной реабилитации после операции.
Бедренная грыжа имеет свойство рецидивировать. Чтобы не допустить повторного развития болезни, важно вести здоровый образ жизни, избегать изнурительных физических нагрузок и не заниматься самолечением.
www.syl.ru
Бедренная грыжа – причины, симптомы, диагностика и лечение
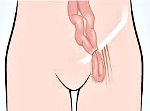
Бедренная грыжа – это опухолевидное выпячивание, образующееся при выходе петель кишечника и сальника за пределы брюшной полости через бедренное кольцо. Проявляется наличием мешковидного выпячивания в области бедренного треугольника в вертикальном положении тела, болью. При ущемлении грыжи возможно развитие кишечной непроходимости. Бедренная грыжа распознается в ходе осмотра хирурга и проведения дополнительной диагностики – УЗИ грыжевого выпячивания, ирригоскопии, герниографии, УЗИ малого таза и мочевого пузыря. При выявлении дефекта производится операция грыжесечения (герниопластики).
Общие сведения
В современной герниологии бедренные грыжи встречается в 5-8% случаев от общего числа грыж живота. Бедренная грыжа чаще развивается у женщин (соотношение с мужчинами 4:l) ввиду анатомических особенностей строения таза и у детей первого года жизни вследствие физиологической слабости соединительной ткани брюшной стенки. Бедренная грыжа образуется в результате выхода органов брюшной полости (большого сальника, петель кишечника) за пределы брюшной стенки через патологический бедренный канал. Бедренные грыжи имеют коварное течение и довольно часто ущемляются.

Бедренная грыжа
Причины
Анатомо-физиологическими предпосылками образования бедренной грыжи являются факторы, приводящие к ослаблению брюшной стенки: быстрая потеря веса, травмы брюшной стенки, многочисленные беременности, наследственная слабость брюшной стенки у детей до года, постоперационные рубцы, нарушение иннервации брюшной стенки, вывихи бедра (в т. ч. врожденные).
К непосредственным производящим факторам относят ситуации, связанные с повышением внутрибрюшного давления: физическое усилие, затрудненное мочеиспускание, упорный кашель, запоры, затяжные роды и т. д. Эти факторы могут воздействовать как однократно (например, подъем тяжести), так и длительно (длительный кашель при коклюше, хроническом бронхите).
Патанатомия
Компоненты бедренной грыжи представлены грыжевыми воротами, грыжевым мешком и грыжевым содержимым. Воротами бедренной грыжи служит бедренный канал – патологический ход в мышечно-фасциальном пространстве бедренного треугольника. Бедренный канал имеет внутреннее отверстие (бедренное кольцо), наружное отверстие (овальную ямку) и стенки, образованные паховой связкой, широкой фасцией бедра, стенкой бедренной вены. Бедренный канал длиной 2-3 см идет в вертикальном направлении.
Грыжевой мешок бедренной грыжи образован предбрюшинной клетчаткой, поперечной фасцией, клетчаткой сосудистой лакуны, решетчатой фасцией. Грыжевым содержимым мешка при бедренной грыже обычно служат большой сальник и петли тонкой кишки, реже – толстая кишка (аппендикс и слепая кишка – справа, сигмовидная – слева), мочевой пузырь, яичник с маточной трубой – у женщин, яичко – у мужчин.
Классификация
По локализации бедренные грыжи могут быть двусторонними и односторонними. В соответствии с клиникой бедренные грыжи делятся на вправимые, невправимые и ущемленные. При вправимых дефектах содержимое грыжевого мешка легко возвращается в брюшную полость. Невправимые бедренные грыжи могут быть вправлены только частично или совсем не поддаются вправлению в брюшную полость. Ущемленные бедренные грыжи характеризуются внезапно возникшим сдавлением элементов грыжевого содержимого грыжевыми воротами. При ущемлении бедренной грыжи могут развиться опасные состояния: острая кишечная непроходимость, некроз или гангрена кишки, перитонит.
В зависимости от места формирования бедренного канала различают грыжу сосудистой лакуны (латеральную, внутривлагалищную, тотальную) и грыжу мышечной лакуны (грыжу Гассельбаха). В процессе формирования бедренной грыжи выделяют три стадии: начальную, неполную и полную.
В начальной стадии грыжевой мешок расположен за пределами внутреннего бедренного кольца. На этой стадии бедренная грыжа трудно различима клинически, однако может сопровождаться пристеночным (рихтеровским) ущемлением. При неполной (канальной) стадии грыжевое выпячивание находится внутри бедренного канала, в границах поверхностной фасции. Полная стадия характеризуется выходом грыжи из бедренного канала в подкожную клетчатку бедра, иногда – в половую губу у женщин или мошонку у мужчин. Обычно бедренная грыжа диагностируется уже в полной стадии.
Симптомы бедренной грыжи
В начальной и неполной стадии патология проявляется дискомфортом в паховой области или нижних отделах живота, которые усиливаются при ходьбе, беге и другой физической активности. Иногда в этих стадиях бедренная грыжа протекает бессимптомно и впервые проявляется только в связи с пристеночным ущемлением.
Полная бедренная грыжа характеризуется появлением видимого грыжевого выпячивания в пахово-бедренной складке. Грыжевое выпячивание, как правило, имеет небольшие размеры, гладкую поверхность, полусферическую форму; располагается под паховой складкой. Грыжевое выпячивание появляется в положении стоя или при натуживании; после вправления исчезает, что сопровождается характерным урчанием.
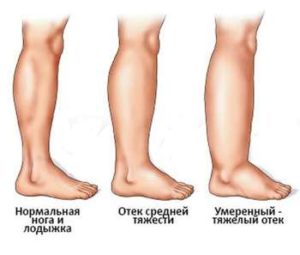
При наличии в грыжевом мешке петель кишечника во время перкуссии определяется тимпанит. Важным дифференциально-диагностическим критерием вправимой бедренной грыжи служит положительный симптом кашлевого толчка. В редких случаях при бедренной грыже может возникать отек нижней конечности на соответствующей стороне, обусловленный сдавлением бедренной вены, ощущение «ползания мурашек» и онемения. При попадании в грыжевой мешок мочевого пузыря развиваются дизурические расстройства.
Осложнения
К осложнениям бедренной грыжи относят ее воспаление и ущемление, копростаз. Воспаление бедренной грыжи может протекать по серозному и гнойному типу. Обычно сначала воспаляется грыжевое содержимое (аппендикс, кишка, придатки матки и т. д.), реже воспаление переходит на грыжевой мешок с кожных покровов. Воспаленная бедренная грыжа становится отечной, возникает гиперемия кожи, усиливаются боли, повышается температура тела. В отдельных случаях развивается перитонит.
При ущемленной бедренной грыже развивается острое нарушение кровоснабжения и иннервации органов, составляющих грыжевое содержимое. При этом грыжа увеличивается в размерах, становится невправляемой, плотной, резко болезненной при пальпации. Возникают сильные боли в области ущемления или во всем животе, развивается задержка стула и газов. Длительное ущемление бедренной грыжи может привести к некрозу органов и развитию кишечной непроходимости. В этом случае появляется икота, тошнота, повторная рвота, схваткообразные боли.
Диагностика
Отсутствие ярких проявлений на начальных стадиях бедренной грыжи затрудняет раннюю диагностику бедренной грыжи. При распознавании заболевания абдоминальный хирург учитывает типичную симптоматику (наличие сферического выпячивания в области бедренного треугольника в вертикальном положении и вправимость в положении лежа, симптом кашлевого толчка и др.), аускультативные данные (выслушивание перистальтических шумов), перкуторное определение тимпанита и др. В ходе пальпации грыжевого мешка можно определить характер его содержимого, уточнить размеры грыжевого канала и вправляемость бедренной грыжи.
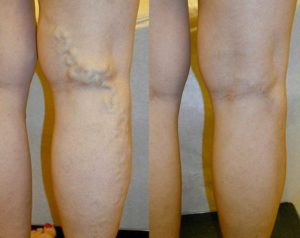
Бедренную грыжу в процессе диагностики дифференцируют от паховой грыжи, липомы, лимфаденита, натечного абсцесса, варикозно расширенных вен, тромбофлебита, аневризмы бедренной артерии, метастазов злокачественных новообразований. Для определения содержимого грыжевого мешка проводится ультразвуковое сканирование грыжевого выпячивания, ирригоскопия, УЗИ мочевого пузыря и малого таза.
Лечение бедренной грыжи
Консервативные подходы к лечению патологии отсутствуют; при выявлении заболевания показано хирургическое вмешательство – грыжесечение с пластикой дефекта (герниопластика). В хирургии разработано множество способов и модификаций оперативных вмешательств, которые в зависимости от используемого доступа делятся на паховые (способ Руджи, Парлавеччио) и бедренные (способ Бассини, Локвуда, Герцена и др.), а по способу закрытия грыжевых ворот могут быть простыми и пластическими.
Герниопластика бедренной грыжи предполагает вскрытие грыжевого мешка, осмотр его содержимого, при необходимости – резекцию измененного сальника, вправление грыжевого содержимого в брюшную полость, перевязку и иссечение грыжевого мешка и пластику грыжевого канала. Операция может производиться с использованием собственных тканей пациента или синтетических материалов (полимерных сеток). При ущемленной бедренной грыже может потребоваться выполнение срединной лапаротомии с резекцией нежизнеспособного участка кишечника.
Прогноз и профилактика
В большинстве случаев при неущемленной бедренной грыже прогноз хороший. Наибольшее количество рецидивов отмечается при бедренных способах грыжесечения. При отсутствии лечения может сформироваться невправимая бедренная грыжа, в 82—88% случаев возникает ущемление. Профилактика развития бедренной грыжи состоит в укреплении мышц передней брюшной стенки, ограничении физических нагрузок, ношении бандажа в течение беременности, правильном питании, устранении надсадного кашля. Предотвратить жизнеугрожающие осложнения позволяет как можно более раннее радикальное лечение бедренной грыжи.
www.krasotaimedicina.ru
Бедренная грыжа: причины, признаки, симптомы, лечение
Бедренная грыжа – мешковидное образование, которое характеризуется выходом петель кишечника и сальника за пределы брюшной полости. В этом случае, внутренние органы «вываливаются» в новообразование, которое внешне проявляется в виде опухоли в области бедренного треугольника.
Онлайн консультация по заболеванию «Бедренная грыжа».
Задайте бесплатно вопрос специалистам: Хирург.Ущемлённая бедренная грыжа приводит к кишечной непроходимости, что только повышает риск развития серьёзных осложнений, не исключается и летальный исход.
Диагностика заболевания основывается на физикальном осмотре, изучении внешних признаков и проведении необходимых лабораторно-инструментальных методов исследования. Лечение бедренной грыжи только хирургическое – осуществляется иссечение новообразования с последующим устранением всех осложнений, то есть герниопластика. Следует отметить, что бедренная грыжа у женщин встречается в четыре раза чаще, чем у мужчин, что обусловлено физиологическими особенностями строения организма.
Согласно международной классификации болезней десятого пересмотра эта патология относится к болезням органов пищеварения, код по МКБ 10 – К41.
Этиология
Клиницисты выделяют следующие предрасполагающие факторы для образования бедренной грыжи, которые присущи как мужчинам, так и женщинам:
- патологические факторы, которые приводят к повышению внутриутробного давления;
- травмы в области брюшной полости или перенесённые операции в этой области;
- резкое снижение веса;
- врождённая или приобретённая слабость мышц пресса;
- вывихи бедра;
- частые запоры;
- сильный хронический кашель;
- образование рубцов после хирургического вмешательства.
Бедренная грыжа у мужчин может быть обусловлена постоянными физическими нагрузками, поднятием слишком большого веса. Примечательно то, что в таких случаях симптоматика проявляется не сразу – на начальных этапах человек может ощущать только покалывание и боль ноющего характера в области развития патологического процесса.
Бедренная грыжа у женщин может быть следствием сложной родовой деятельности. Также следует отметить, что ввиду особенностей анатомического строения, они более подвержены развитию патологии, отчего причиной развития такого заболевания могут стать даже хронические запоры.
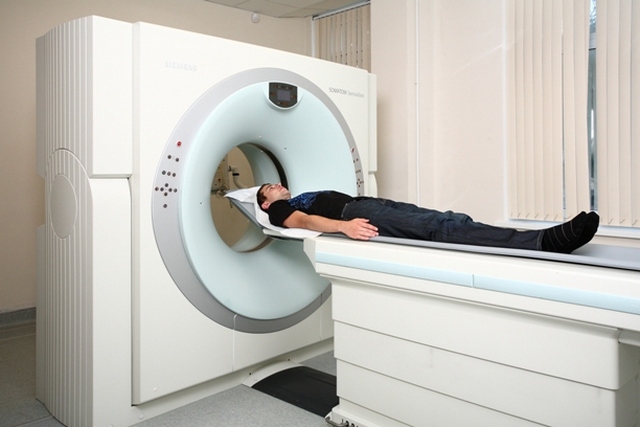
Установить точную причину этого заболевания может только квалифицированный медицинский специалист, путём проведения необходимых диагностических мероприятий, обязательно осуществляется УЗИ грыжи.
Классификация
Классификация бедренных грыж предусматривает различие патологии по локализации и морфологическому признаку.
По локализации патологического процесса различают:
- одностороннего характера;
- двусторонние.
По морфологическим признакам выделяют такие формы развития этого недуга:
- ущемлённые;
- вправимые;
- невправимые.
Кроме этого, выделяют несколько стадий развития этого патологического процесса:
- начальная – протекает практически бессимптомно, внешне практически незаметна;
- канальная – могут проявляться начальные признаки клинической картины в виде ноющей боли, покалываний в области локализации патологического процесса. Внешне грыжа бедра проявляется в виде небольшого бугорка в области бедренного треугольника, который может практически полностью исчезать в состоянии покоя;
- полная – более выраженная симптоматика, хорошо заметно новообразование, которое может становиться больше при физических нагрузках, чихании или кашле.
Вне зависимости от того, какая именно форма и стадия развития такого патологического процесса имеет место, лечение осуществляется только операбельно.
Симптоматика
Симптомы бедренной грыжи одинаковы как для мужчин, так и для женщин. Как уже было сказано, на начальном этапе развития этого патологического процесса клиническая картина может практически полностью отсутствовать. По мере роста новообразования будут проявляться такие симптомы:
- дискомфорт в паховой области, боль ноющего, тянущего характера;
- в области бедренного треугольника может проступать бугорок, с гладкой поверхностью, который увеличивается при физической активности;
- вздутие живота;
- если грыжа сдавливает бедренную вену, может присутствовать отёк и онемение конечности.
Кроме этого, общая симптоматика может дополняться специфическими признаками, характер которых будет зависеть от поражения внутренних органов. Так, при выпадении в новообразование мочевого пузыря могут наблюдаться следующие признаки:
- учащённые позывы к мочеиспусканию;
- недержание мочи, произвольное мочеиспускание;
- отсутствие выделения мочи в течение суток или скудные объёмы;
- боль в области паха в процессе испражнения мочевого пузыря;
- моча может быть мутного цвета, с примесями крови;
- у женщин могут присутствовать сторонние выделения из влагалища;
- повышенная температура тела.

Симптомы бедренной грыжи
Если произошло ущемление бедренной грыжи, то развивается такое сопутствующее осложнение, как кишечная непроходимость, что будет характеризоваться следующими клиническими проявлениями:
- задержка стула и газов;
- сильная боль в животе спазматического характера, которая, чаще всего, локализуется вокруг пупка;
- тошнота, которая сопровождается многократной рвотой, на фоне чего может развиться обезвоживание организма;
- усиленная перистальтика;
- урчание в животе;
- повышенное потоотделение.
При вышеописанных клинических проявлениях нужно обращаться за квалифицированной медицинской помощью, а не проводить лечебные мероприятия на своё усмотрение. В этом случае, нужно понимать, что ущемлённая грыжа может привести к некрозу поражённых органов, что чревато крайне негативными последствиями не только для здоровья, но и для жизни человека.
Диагностика
При симптоматике бедренной грыжи диагностические мероприятия состоят из двух этапов – в первую очередь проводится физикальный осмотр больного, после чего следующим этапом мероприятия для постановки точного диагноза будет проведение инструментальных методов обследования.
Во время физикального осмотра врач проводит следующие мероприятия:
- осмотр больного в вертикальном и горизонтальном положении;
- перкуторное определение тимпанита;
- при пальпации новообразования врач может определить характер содержимого опухоли, размеры.
Для точной постановки диагноза могут осуществляться следующие инструментальные методы обследования:
- УЗИ мочевого пузыря;
- УЗИ органов малого таза;
- ультразвуковое сканирование грыжевого мешка;
- ирригоскопия.

Ирригоскопия
В некоторых случаях может понадобиться проведение дифференциальной диагностики для исключения таких заболеваний:
По результатам проведённой диагностики определяется характер образования, стадия развития патологического процесса исходя из чего, назначается лечение.
Лечение
Лечение бедренной грыжи только операбельное, путём проведения специальной операции, которая в медицине носит название герниопластика (грыжесечение с последующей пластикой дефекта).
В целом операции при бедренных грыжах могут осуществляться по следующим методикам:
- исходя из используемого доступа – паховые и бедренные;
- по методу закрытия грыжевых ворот — пластические и простые.
Выбор тактики проведения операбельного вмешательства определяется индивидуально, в зависимости от клинической картины.
Условно хирургическое удаление бедренной грыжи можно представить следующим образом:
- вскрытие новообразования и осмотр его содержимого;
- при необходимости иссечение изменённого патологией сальника;
- вправление содержимого грыжевого мешка;
- перевязка новообразования с последующим его иссечением;
- пластика.
Если патология привела к некрозу отдельных участков кишечника, то осуществляется их резекция, то есть полное удаление.
Следует отметить, что герниопластика может осуществляться как с биологическими материалами самого пациента, так и с использованием специальных полимерных сеток.
В постоперационный период больному в течение первых трёх суток показан полный покой, малейшие физические нагрузки исключаются. Если отсутствуют сопутствующие осложнения, то швы снимают примерно через две недели после операции и пациент может возвращаться к обычному режиму жизни. Однако следует обратить особенное внимание, что также полностью исключаются любые физические нагрузки, врач может назначать специальные упражнения для укрепления мышц брюшной стенки.
Прогноз
В целом операции по устранению такого новообразования проходят успешно, и удаётся полностью устранить как сам патологический процесс, так и его последствия.
Если лечение не будет начато своевременно, то в 80% случаев формируется невправимая бедренная грыжа с последующим ущемлением. Также на фоне этого формируются сопутствующие осложнения, вплоть до некроза органов.
Профилактика
Профилактика бедренной грыжи заключается в выполнении следующих рекомендаций:
- умеренные физические нагрузки, при тяжёлой физической работе рекомендуется носить специальный защитный бандаж;
- укрепление мышц передней брюшной стенки;
- исключение хронического кашля, хронических запоров;
- ношение специального компрессионного белья во время вынашивания ребёнка.
Обращаться к доктору следует при первых же клинических проявлениях. Это поможет своевременно устранить недуг и исключить развитие осложнений.
simptomer.ru
симптомы, лечение, профилактика и фото
Содержание статьи:
Бедренная грыжа, или грыжа сустава таза — это быстрый процесс выпячивания органов из привычных мест нахождения через бедренный канал. Чаще всего в процесс вовлекаются органы тазового отдела, из-за нарушения некоторых структур они словно вываливаются наружу, и у человека образуются опухоли в области левее или правее лобка.
Патологией чаще страдают женщины, но разрыв в соотношении пациентов обоих полов несильно велик. Связано это с особенностями строения женского тазового аппарата, который подвижнее и шире, чем у мужчин. Однако причины развития патологии во многом пересекаются.
Этиология заболевания у женщин и мужчин
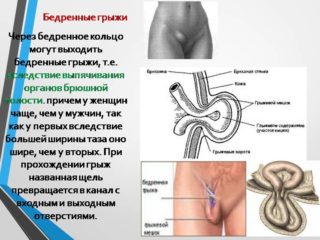 Провоцировать грыжу могут некоторые процессы и болезни:
Провоцировать грыжу могут некоторые процессы и болезни:
- Повышенное давление внутри брюшины из-за физических нагрузок, кашля. У женщин давление сильно повышается при беременности, риск новообразования при вынашивании 2-3 плодов возрастает в несколько раз.
- Послеоперационные последствия – вмешательство в брюшную полость, операции на костях тазобедренного пояса могут привести к появлению грыжи.
- Механические повреждения – протрузия тазобедренного сустава, дисплазия, при которой снижается эластичность и прочность связок, деформируется суставная впадина.
- Резкая потеря веса, которая приводит к ослабеванию брюшных мышц.
- Заболевания желудка, органов репродуктивной системы.
К причинам выпячивания в области ТБС можно отнести частые беременности – каждые 1,5-2 года. Влияют на появление грыжи проблемы с пищеварением или мочеиспусканием, вызывающие запоры.
Классификация бедренных грыж
 Специалисты выделяют несколько классификаций заболевания:
Специалисты выделяют несколько классификаций заболевания:
- по симптомам: грыжа, которую можно вправить, либо нельзя, а также выпяченное ущемлённое с обеих сторон образование;
- по положению: с одной или двух сторон;
- по периодам формирования: полное, неполное, начальное;
- по типу строения: грыжа сосудистого или мышечного отдела.
У мужчин и женщин тазобедренная грыжа выглядит, как узловое или гладкое новообразование. Оно может быть большим и маленьким.
Симптомы грыжи ТБС
Любая патология начинает формироваться с небольших размеров. Боль может не появляться на первых этапах, но эстетический дискомфорт пациент испытывает почти сразу же.
Сначала боль тянущая, нерезкая, усиливающаяся во время ходьбы или поднимания тяжестей. Через некоторое время опухоль начинает резко усиливаться в росте. В 60% случаев появляется левосторонняя грыжа, в 30% — правосторонняя.
Симптомы при грыже тазобедренного сустава у женщин и мужчин отличаются:
- со стороны половых органов: у женщин появляются боли в яичниках, которые становятся сильнее при половом акте, у мужчин выпячивание происходит рядом с пенисом;
- со стороны внешних органов: у женщин появляются сильные боли во влагалище, у мужчин возникает припухлость, небольшой отек внизу паха, обычно после физических нагрузок;
- со стороны выделительных отделов: у обоих полов симптом один и тот же – боль или дискомфорт при дефекации или мочеиспускании.
Полная паховая грыжа начинает сдавливать нервы и сосуды, что ведет к ухудшению кровообращения. При ущемлении грыжа становится твердой. Боли отдают в ноги, конечность, со стороны которой возникло новообразование, немеет.
Диагностика грыжи
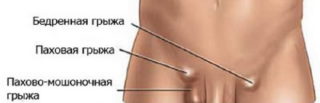 Чаще всего заподозрить грыжу удается при ее визуальном проявлении. В остальных случаях люди могут не обращать внимания на невыразительные боли. Однако, как только появляется небольшая опухоль, человек чаще всего идет к врачу.
Чаще всего заподозрить грыжу удается при ее визуальном проявлении. В остальных случаях люди могут не обращать внимания на невыразительные боли. Однако, как только появляется небольшая опухоль, человек чаще всего идет к врачу.
Если у пациента есть остеохондроз, боли в области паха и бедер нередко списывают на него. Обратиться можно к терапевту, либо урологу, женщины часто посещают гинеколога с этой проблемой. Нередко пациентам дают направление к хирургу или сосудистому хирургу.
Отличить болезнь от гемангиомы, липомы, а также инфекционных болезней ТБС можно с помощью анализов и УЗИ. Нередко назначают биопсию под контролем УЗИ. Если поставлен диагноз грыжи, необходимо начинать лечение, иначе патология будет развиваться, а признаки – усиливаться.
Методы лечения
При грыже тазобедренного сустава назначают консервативное лечение и операцию. Консервативный подход эффективен только на начальных этапах болезни, когда выпуклость маленькая.
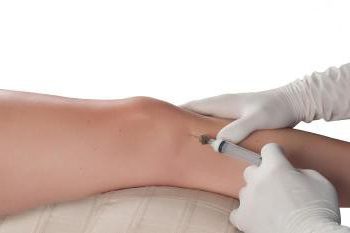
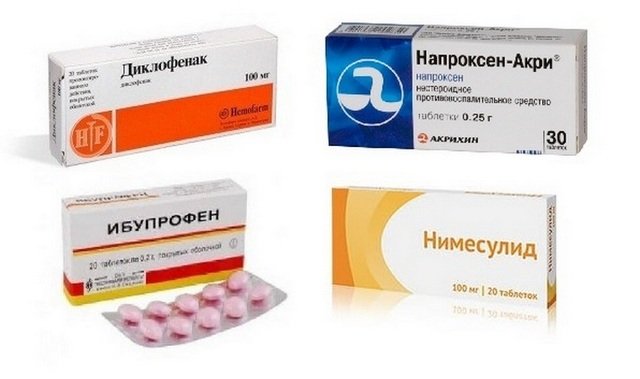
 Для устранения болезненных ощущений назначают НПВС курсом. Препараты помогают избавиться от воспаления, отечности. Принимать их нужно не менее 6 недель. Если присутствует мышечный спазм, дополнительно делают стероидные уколы.
Для устранения болезненных ощущений назначают НПВС курсом. Препараты помогают избавиться от воспаления, отечности. Принимать их нужно не менее 6 недель. Если присутствует мышечный спазм, дополнительно делают стероидные уколы.
Антибиотики используют только при развитии гнойных процессов и осложнений с присоединением инфекции. Также назначают другие методы лечения:
- сбалансированную диету с минимальным количеством жиров и максимальным содержанием клетчатки для улучшения пищеварения и профилактики запоров;
- ношение укрепляющего, поддерживающего бандажа — плотно прилегающего пояса от ребер до области паха;
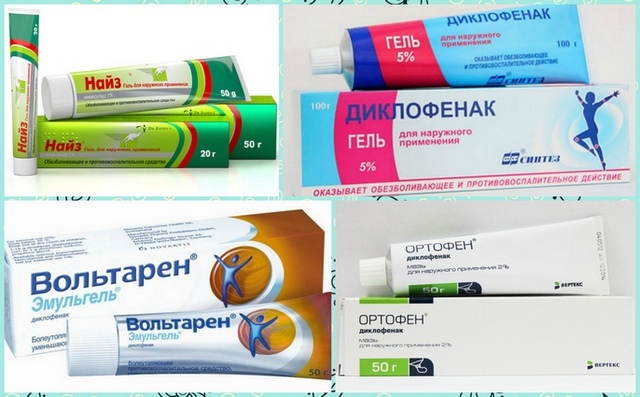
- внутренние и наружные препараты для кровообращения и устранения воспаления: «Вольтарен-гель», «Мовалис», «Троксевазин».
Народных методов вправления выпуклости в области паха не существует, использовать их можно только в период реабилитации после операции: делают рассасывающие компрессы после снятия швов, принимают противовоспалительные сборы трав.
Способы удаления грыжи ТБС
При оперативном вмешательстве происходит вскрытие грыжи, полученный материал отправляют на анализ. Затем удаляют грыжевый мешок, вправляют на место внутренние органы, ушивают разрез.
Если грыжу удаляют на первой стадии, когда она еще совсем маленькая, используют местный наркоз. Если новообразование достигло крупных размеров, ушивают его с помощью сетчатого импланта, расположенного между брюшиной и подкожно-жировой клетчаткой. В этом случае обязательно используют общий наркоз.
 Иногда общий наркоз требуется при операции грыжи ТБС и на начальных стадиях, если она затрагивает важные артерии, сосуды или нервы. Существует несколько видов оперативного вмешательства:
Иногда общий наркоз требуется при операции грыжи ТБС и на начальных стадиях, если она затрагивает важные артерии, сосуды или нервы. Существует несколько видов оперативного вмешательства:
- метод по Бассини – оперируют через бедренный канал, сшивают лонную и паховую связки;
- паховый метод – вскрывают параллельно паховой связке, вмешательство минимально, но болезнь может рецидивировать;
- метод Руджи-Парлавеччио – вскрывают заднюю или переднюю стенку паховой зоны;
- метод Герцена – применяют для лечения больших грыж, сшивают связки паха и Купера, закрепляют узел у надкостницы;
- метод Локвуда – соединение связок происходит в области лонной кости, крепят их к надкостнице.
В послеоперационный период человек должен принимать противовоспалительные средства, краткий курс антибиотиков. Через 2-4 недели, в зависимости от тяжести грыжи, начинают заниматься профилактической гимнастикой.
В будущем человеку необходимо отказаться от тяжелых видов спорта, поднятия тяжестей, курения и других вредных привычек для профилактики рецидива грыжи. Нужно правильно питаться и поддерживать вес в норме. Чтобы избежать рецидивов, человеку следует вовремя лечить заболевания ЖКТ.
nogostop.ru
Бедренная грыжа у женщин – лечение, симптомы, фото
Автор статьи: Надежда НиколаевнаФото: схематическое изображение бедренной грыжи у женщины
Бедренная грыжа – это редкий вариант грыжи, который встречается среди женщин в 4 раза чаще, чем у мужчин. Это объясняется анатомическими особенностями (женский таз шире). Причем такая патология встречается либо у девочек, либо у женщин в возрасте 40-60 лет.
Бедренная грыжа у женщин развивается вследствие ослабления передней брюшной стенки, что обусловлено:
- Резким снижением массы тела.
- Многочисленными беременностями.
- Травмами брюшной стенки.
- Наследственной предрасположенностью.
- Постоперационными рубцами.
Непосредственным фактором возникновения грыжи является резкое или постоянное повышение внутрибрюшного давления. Чаще всего это физическое усилие, длительный упорный кашель, нарушение деятельности кишечника и мочевого пузыря, затяжные роды и др.
Симптомы
В начале заболевания бедренная грыжа протекает бессимптомно и может проявляться незначительным дискомфортом в нижних отделах живота или паховой области. Неприятные ощущения усиливаются при любой физической активности, в т.ч. ходьбе, беге. Зачастую болезнь дает о себе знать только при ущемлении.
Классическими проявлениями бедренной грыжи считается видимое полусферическое грыжевое выпячивание в пахово-бедренной складке. Оно характеризуется небольшими размерами, гладкой поверхностью. На фото показано, как выглядит паховая грыжа у женщин.
Грыжевое выпячивание проявляется в вертикальном положении или при натуживании и исчезает после насильственном вправления. Это сопровождается характерным урчанием. В связи с небольшими размерами случаи невправимых бедренных грыж практически не встречаются.
В зависимости от стадии заболевания различают следующие виды бедренных грыж:
- Начальная грыжа. Она не выходит за пределы внутреннего бедренного кольца.
- Канальная (неполная) грыжа. Этот вид характеризуется выходом из указанного кольца, но при этом не выходит за границы поверхностной фасции и в подкожную жировую клетчатку.
- Полная грыжа сопровождается выходом в клетчатку.
Осложнениями такого типа грыжи являются:
- серозное или гнойное воспаление. Характеризуется воспалением содержимого грыжевого мешка (отдел кишечника, придатки матки и т. д.). В результате бедренная грыжа отекает, кожа над ней краснеет, боль усиливается, температура тела повышается;
- ущемление грыжи – сопровождается нарушением кровоснабжения органов, выпячивающихся в грыжевый мешок;
- копростаз – застой каловых масс в толстом кишечнике;
- отек нижней конечности, ощущение онемения, ползания мурашек, похолодания (в результате сдавления артерий и вен).
Диагностика проводится на основании врачебного хирургического осмотра. Пациентку просят покашлять или натужиться в случае подозрения на небольшую грыжу, незаметную в состоянии покоя. Для подтверждения диагноза проводят УЗИ и компьютерную томографию. Дополнительные исследования необходимы для дифференцировки от паховой грыжи, лимфаденита, липомы, доброкачественных и злокачественных опухолей.
Лечение
Грыжи самостоятельно не исчезают, а потому требуют обязательного лечения – проводится операция «герниопластика». Многие пациенты задаются вопросом: «Возможно ли без операции избавиться от бедренной грыжи?» По мнению специалистов, медикаментозная терапия неэффективна, потому единственным способом лечения является хирургическое вмешательство.
Фото: лапароскопическая герниопластика
В ходе грыжесечения применяют следующие способы доступа и пластики:
- Путем бедренного доступа.
- Со стороны пахового канала.
- Аутопластика для закрытия грыжевых ворот.
- Герниопластика с применением полимерных сеток.
В ходе операции вскрывается грыжевой мешок, осматривается его содержимое, удаляется сальник (при необходимости), вправляется грыжевое содержимое назад в брюшную полость, делается перевязка, иссекается грыжевой мешок. В конце выполняется пластика грыжевого канала одним из принятых способов.
Реабилитация
Реабилитация пациентки после герниопластики напрямую зависит от исходного состояния самого заболевания и организма в целом, ее возраста, выбранного способа оперативного лечения и анестезии.
Главными мероприятиями являются восстановление деятельности кишечника и мочевого пузыря, профилактика инфекционных и тромбоэмболических осложнений. Для этого назначается антибиотикотерапия, «сосудистые» препараты и активный двигательный режим.
В случае своевременного распознавания и оперативного лечения неосложненной грыжи длительность восстановительного периода и вероятность возникновения послеоперационных осложнений значительно ниже. Так, при применении местной анестезии пациентка может в день операции отправится домой, а затем посещать врача амбулаторно.
ПОХОЖИЕ СТАТЬИ: ПОДЕЛИТЕСЬ С ДРУГИМИ ЕСЛИ ВАМ ПОНРАВИЛАСЬ ДАННАЯ СТАТЬЯgryzhi-net.ru



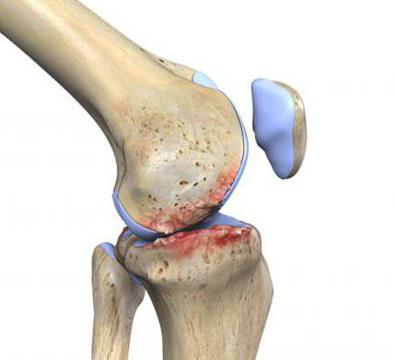
 Сустав выдерживает колоссальные нагрузки за счет функционирования гиалинового хряща, который является своего рода пористой прокладкой и создает амортизацию при движениях, выделяя при сдавливании суставную жидкость.
Сустав выдерживает колоссальные нагрузки за счет функционирования гиалинового хряща, который является своего рода пористой прокладкой и создает амортизацию при движениях, выделяя при сдавливании суставную жидкость. 1 — сгибание и разгибание конечности;
1 — сгибание и разгибание конечности; Болезнь представляет собой разрушение хряща.
Болезнь представляет собой разрушение хряща. Воспалительное заболевание сухожилий. Распознать легко — пораженное место краснеет и появляется боль.
Воспалительное заболевание сухожилий. Распознать легко — пораженное место краснеет и появляется боль. Артроз часто является следствием какого-либо заболевания, вызывающего воспалительные процессы в организме.
Артроз часто является следствием какого-либо заболевания, вызывающего воспалительные процессы в организме. болезнь Пертеса;
болезнь Пертеса;
 Сустав на этой стадии вполне работоспособен и заболевание не вызывает выраженных болевых ощущений.
Сустав на этой стадии вполне работоспособен и заболевание не вызывает выраженных болевых ощущений. — купировать боль;
— купировать боль;
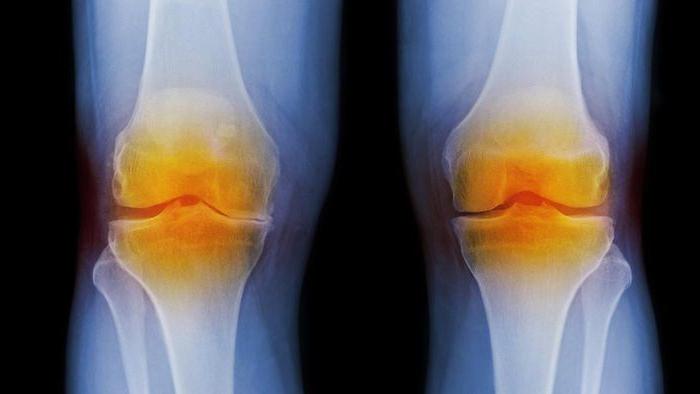
 Рентгенография
Рентгенография Коксартроз
Коксартроз Артрит
Артрит Коллагеноз
Коллагеноз Артрография
Артрография

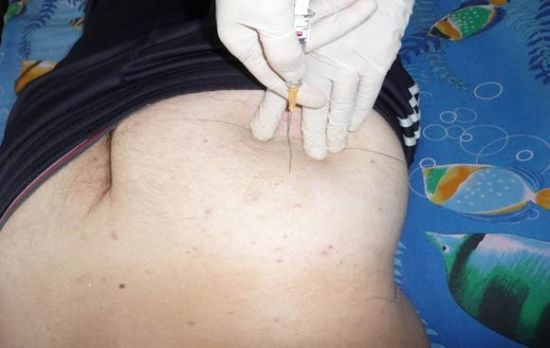
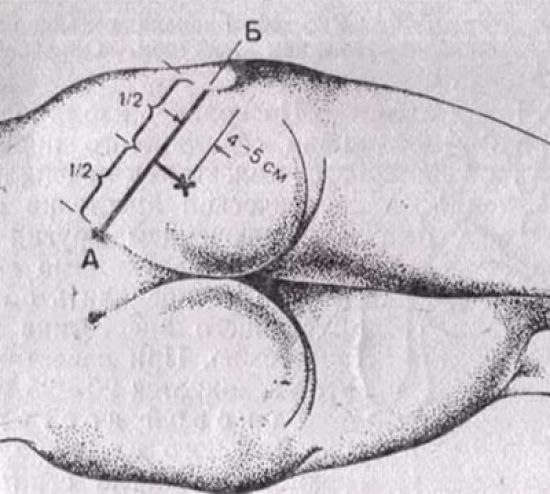

 По Муру процедура производится на боку. Пациент поджимает ноги, сгибая их в коленях и в тазобедренных суставах. Нога, которую требуется обезболить, неподвижно укладывается пяткой на вторую ногу. Врач находит БВ, от которого проводит прямую к задней ости уже подвздошной кости. От середины линии опускается перпендикуляр. Точка укола находится на этом перпендикуляре на расстоянии 5 см от линии. Как и в предыдущем случае, игла вводится под кожу, впрыскивается 10% раствора, а затем она углубляется и вводится остальной раствор.
По Муру процедура производится на боку. Пациент поджимает ноги, сгибая их в коленях и в тазобедренных суставах. Нога, которую требуется обезболить, неподвижно укладывается пяткой на вторую ногу. Врач находит БВ, от которого проводит прямую к задней ости уже подвздошной кости. От середины линии опускается перпендикуляр. Точка укола находится на этом перпендикуляре на расстоянии 5 см от линии. Как и в предыдущем случае, игла вводится под кожу, впрыскивается 10% раствора, а затем она углубляется и вводится остальной раствор. Используемые для блокад препараты можно разделить на обезболивающие и противовоспалительные. Обезболивающие средства в свою очередь делятся на:
Используемые для блокад препараты можно разделить на обезболивающие и противовоспалительные. Обезболивающие средства в свою очередь делятся на: Противопоказана блокада следующим категориям пациентов:
Противопоказана блокада следующим категориям пациентов:


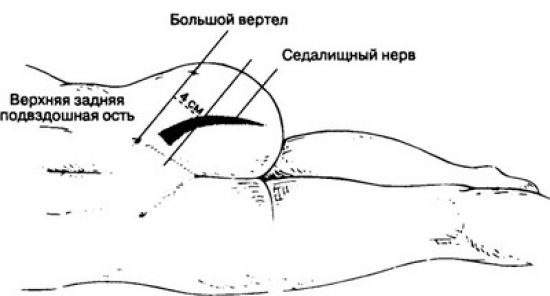
 ри
блокаде седалищного нервазадним
доступом внешним ориентиром служит задняя
поверхность гребня подвздошной кости Рис 50. Наружные
ориентиры и точка вкола иглы для для
анестезии седалищного нерва задним
доступом: 1-задняя верхняя ость гребня
подвздошной кости; 2- большой вертел
бедренной кости; 3-точка вкола иглы.
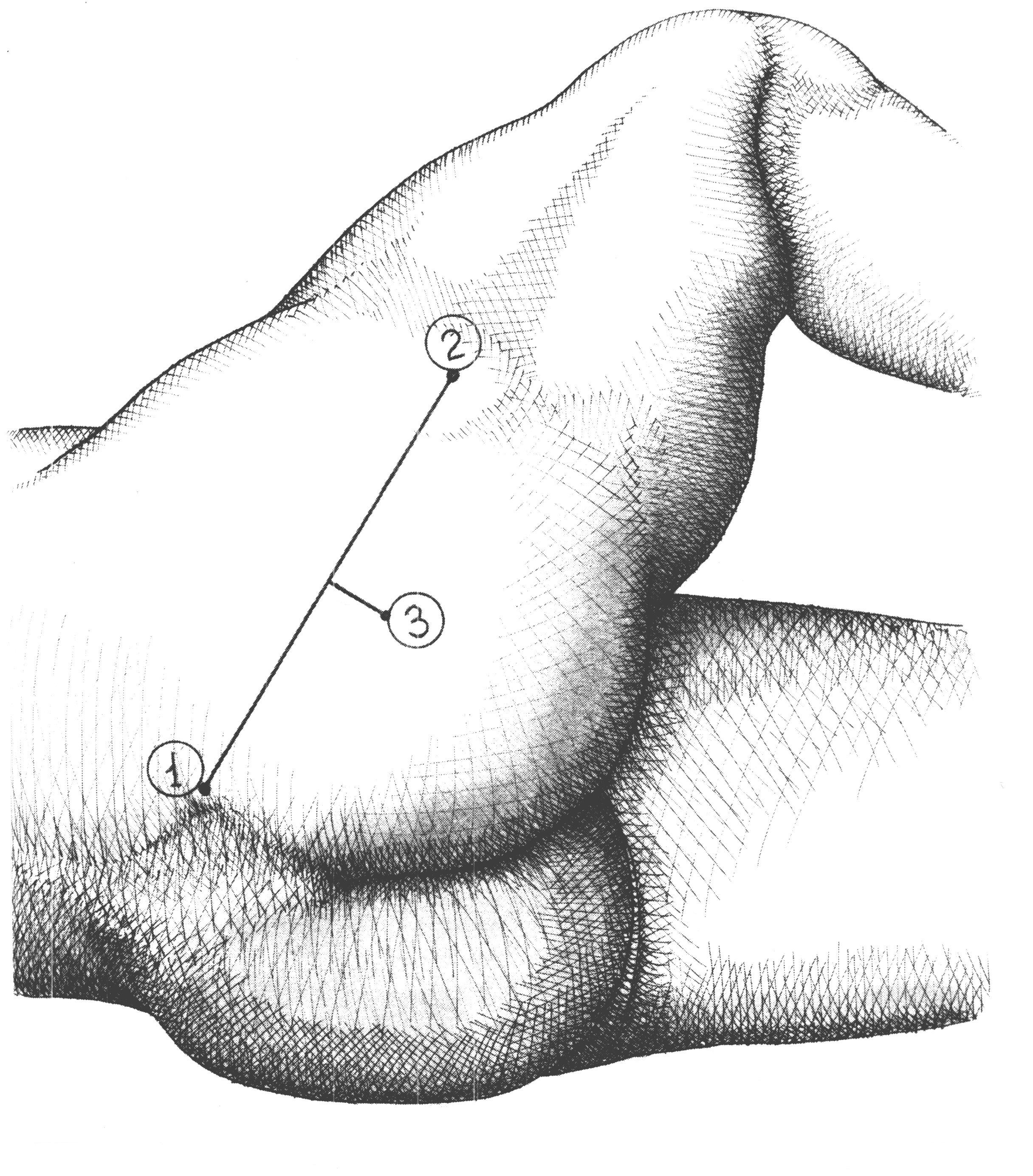
ри
блокаде седалищного нервазадним
доступом внешним ориентиром служит задняя
поверхность гребня подвздошной кости Рис 50. Наружные
ориентиры и точка вкола иглы для для
анестезии седалищного нерва задним
доступом: 1-задняя верхняя ость гребня
подвздошной кости; 2- большой вертел
бедренной кости; 3-точка вкола иглы.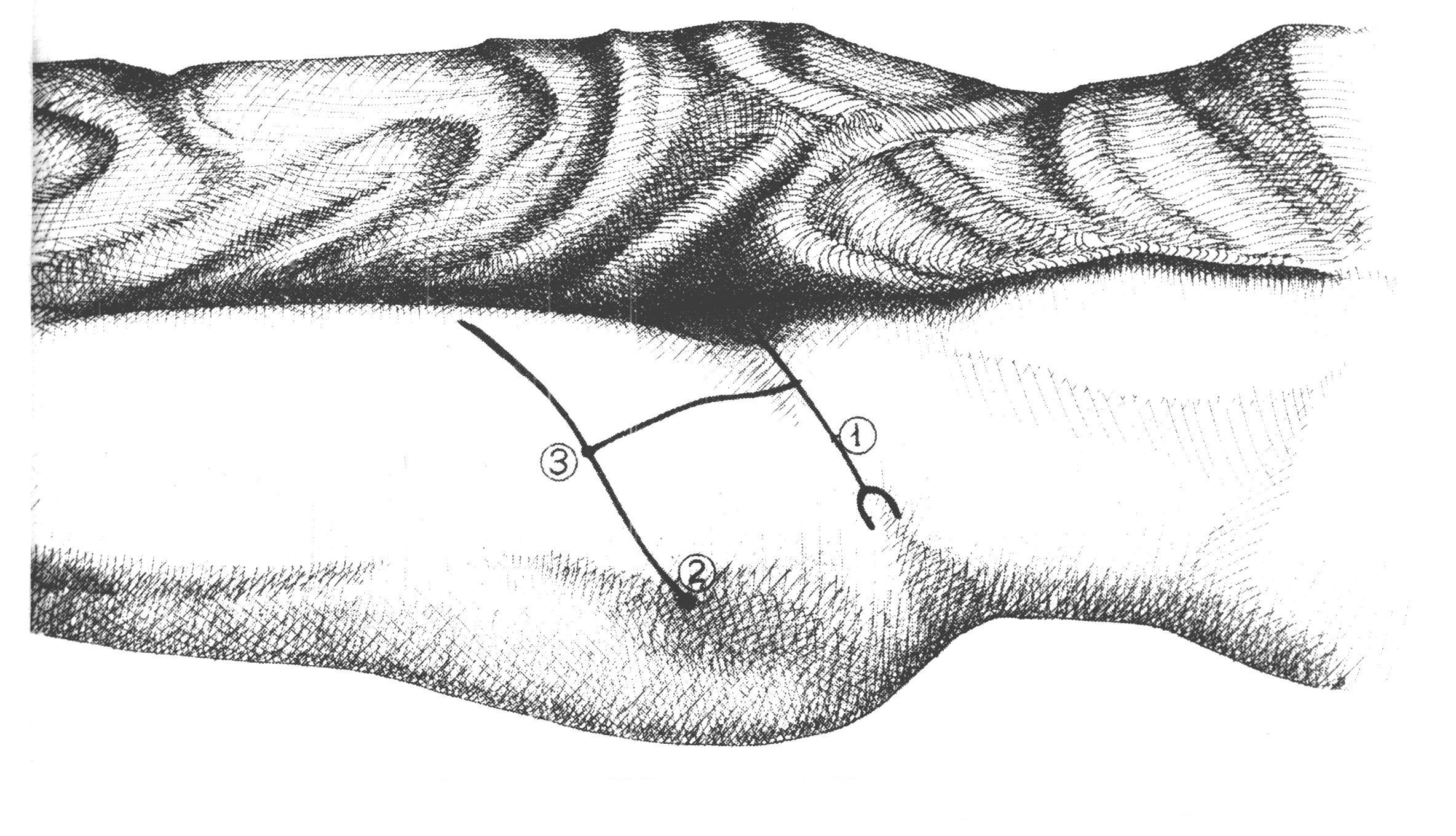 ри
переднем доступе ориентиром служат
паховая связка и большой вертел бедренной
кости. Вкол иглы в точке пересеченияРис 51. Наружные
ориентиры и точка вкола иглы для для
анестезии седалищного нерва передним
доступом: 1-паховая связка; 2 – большой
вертел бедренной кости; 3-точка вкола
иглы.
ри
переднем доступе ориентиром служат
паховая связка и большой вертел бедренной
кости. Вкол иглы в точке пересеченияРис 51. Наружные
ориентиры и точка вкола иглы для для
анестезии седалищного нерва передним
доступом: 1-паховая связка; 2 – большой
вертел бедренной кости; 3-точка вкола
иглы.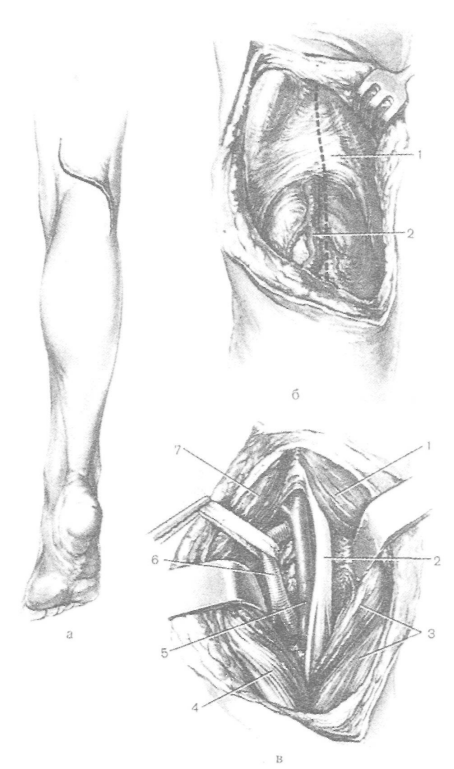 Рис
51. Обнажение
подколенной артерии и больше берцового
Рис
51. Обнажение
подколенной артерии и больше берцового














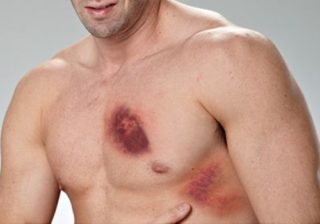
 Поверхностные повреждения грудной клетки возникают вследствие падений, ударов, столкновений с твердыми предметами. При поверхностном повреждении в патологический процесс вовлекаются мягкие ткани грудного отдела. Нередко такая травма сочетается с травматизацией плечевого пояса, переломами ребер, верхних конечностей, повреждениями суставов. Тяжесть состояния пострадавшего и вероятность возникновения серьезных осложнений со стороны органов грудной клетки зависит от силы удара и времени обращения за медицинской помощью.
Поверхностные повреждения грудной клетки возникают вследствие падений, ударов, столкновений с твердыми предметами. При поверхностном повреждении в патологический процесс вовлекаются мягкие ткани грудного отдела. Нередко такая травма сочетается с травматизацией плечевого пояса, переломами ребер, верхних конечностей, повреждениями суставов. Тяжесть состояния пострадавшего и вероятность возникновения серьезных осложнений со стороны органов грудной клетки зависит от силы удара и времени обращения за медицинской помощью. Загрузка…
Загрузка…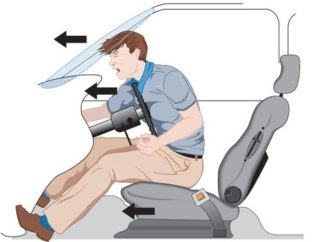
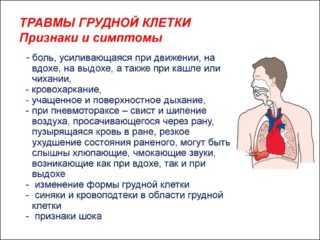 Ушиб может сопровождаться дополнительными повреждениями грудной полости – сосудов, бронхов, легких. Определить эти повреждения можно по симптомам:
Ушиб может сопровождаться дополнительными повреждениями грудной полости – сосудов, бронхов, легких. Определить эти повреждения можно по симптомам: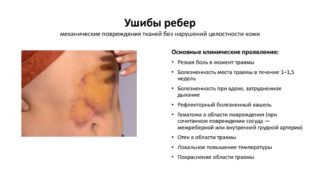 При диагностике важно отличить симптомы ушиба грудной клетки от переломов:
При диагностике важно отличить симптомы ушиба грудной клетки от переломов:


 В домашних условиях лечение ушиба грудной клетки после ударов проводится только в рамках оказания первой помощи. Затем важно показать пациента специалисту. В первую очередь нужно:
В домашних условиях лечение ушиба грудной клетки после ударов проводится только в рамках оказания первой помощи. Затем важно показать пациента специалисту. В первую очередь нужно:





 Причина возникновения патологии соединений не установлена. К факторам, способствующим развитию артроза, относят:
Причина возникновения патологии соединений не установлена. К факторам, способствующим развитию артроза, относят:




 Веществами, питающими хрящевые волокна, способствующими восстановлению структуры пораженного болезнью хряща, являются хондропротекторы (глюкозамин, хондроитин сульфат). Препараты из этой группы полезны в терапии артроза, артрита. Глюкозамин помогает хрящевой ткани удерживать больше влаги, придавая упругость, влажность. Это вещество активирует выработку протеогликанов, способствующих удерживанию влаги в хрящевой ткани.
Веществами, питающими хрящевые волокна, способствующими восстановлению структуры пораженного болезнью хряща, являются хондропротекторы (глюкозамин, хондроитин сульфат). Препараты из этой группы полезны в терапии артроза, артрита. Глюкозамин помогает хрящевой ткани удерживать больше влаги, придавая упругость, влажность. Это вещество активирует выработку протеогликанов, способствующих удерживанию влаги в хрящевой ткани.





















 Перед применением уколов пройдите консультацию у квалифицированного специалиста
Перед применением уколов пройдите консультацию у квалифицированного специалиста




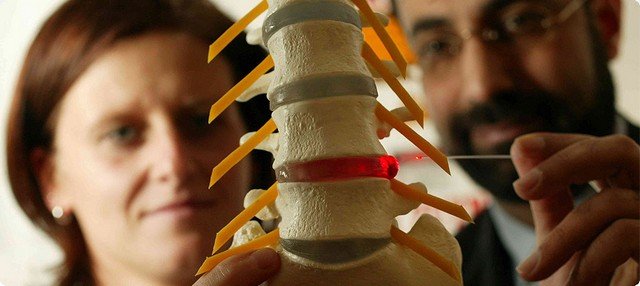
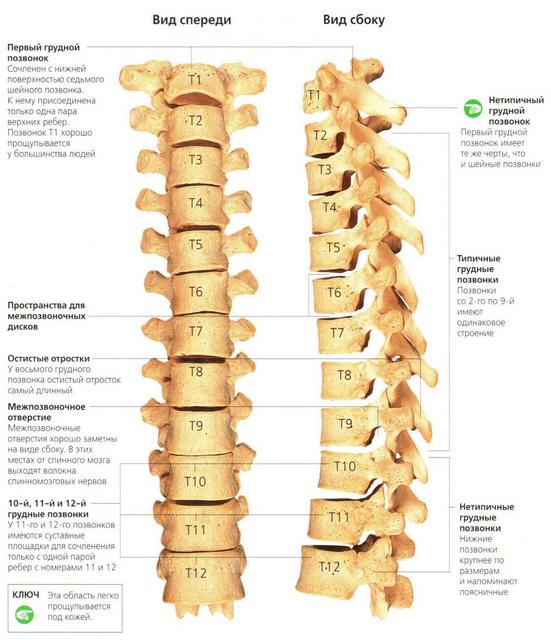



































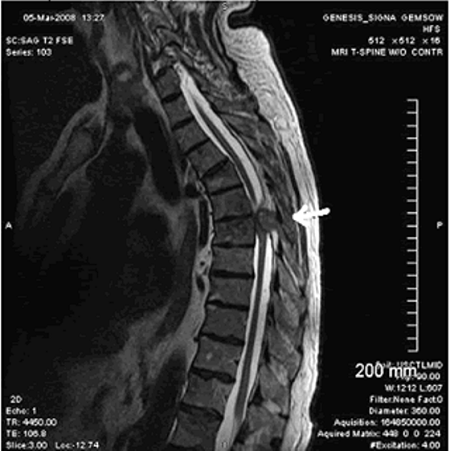

 Грыжа грудного отдела позвоночника встречается реже, чем шейного или поясничного. К тому же заболевание сложно поддается самостоятельной диагностике. Но есть определенные симптомы, которые наверняка укажут на проблему:
Грыжа грудного отдела позвоночника встречается реже, чем шейного или поясничного. К тому же заболевание сложно поддается самостоятельной диагностике. Но есть определенные симптомы, которые наверняка укажут на проблему:
 Часто те, кто уже имеет грыжу грудного отдела позвоночника, очень долго не обращаются в больницу. Потому что искренне уверены – они страдают совершенно другим заболеванием и даже лечатся от него.
Часто те, кто уже имеет грыжу грудного отдела позвоночника, очень долго не обращаются в больницу. Потому что искренне уверены – они страдают совершенно другим заболеванием и даже лечатся от него. Многие доктора уверены, симптомы заболевания грыжи позвоночника грудного отдела у мужчин и женщин пусть незначительно, но отличаются:
Многие доктора уверены, симптомы заболевания грыжи позвоночника грудного отдела у мужчин и женщин пусть незначительно, но отличаются: Сегодня победить болезнь можно медикаментами, спортивной нагрузкой определенного типа, массажем и операцией. Когда ситуация запущенная, прибегают к последнему методу.
Сегодня победить болезнь можно медикаментами, спортивной нагрузкой определенного типа, массажем и операцией. Когда ситуация запущенная, прибегают к последнему методу.














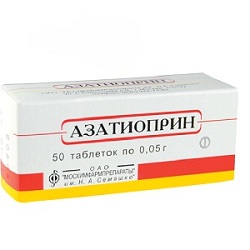 Азатиоприн – это сильный иммуносупрессивный препарат цитостатического и цитотоксического действия.
Азатиоприн – это сильный иммуносупрессивный препарат цитостатического и цитотоксического действия.
























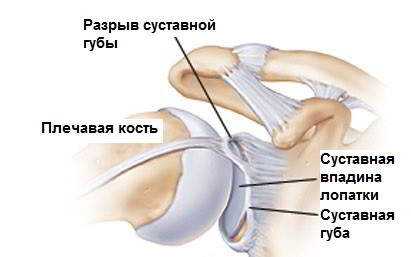








 показателем нездорового сустава, способного привести к заболеванию артрозом.
показателем нездорового сустава, способного привести к заболеванию артрозом.

 бедренного сустава. Насторожить должен щелчок, возникающий при раздвижении ножек малыша, что служит поводом немедленного посещения ортопеда. По мнению доктора, ни в коем случае нельзя туго пеленать новорожденного, выпрямляя ему при этом ноги. В этом случае головка бедра может не встать на отведенное ей место и спровоцировать так называемый вывих бедра. Чтобы этого не случилось, применяют широкое пеленание с разведенными ножками.
бедренного сустава. Насторожить должен щелчок, возникающий при раздвижении ножек малыша, что служит поводом немедленного посещения ортопеда. По мнению доктора, ни в коем случае нельзя туго пеленать новорожденного, выпрямляя ему при этом ноги. В этом случае головка бедра может не встать на отведенное ей место и спровоцировать так называемый вывих бедра. Чтобы этого не случилось, применяют широкое пеленание с разведенными ножками.