Мкб 10 код ушиб грудной клетки – Код диагноза S20-S29 — Травмы грудной клетки
Код диагноза S20-S29 — Травмы грудной клетки
- Коды МКБ-10
- S00-T98
- S20-S29
Диагноз с кодом S20-S29 включает 10 уточняющих диагнозов (рубрик МКБ-10):
- S20 — Поверхностная травма грудной клетки
Содержит 7 блоков диагнозов. - S21 — Открытая рана грудной клетки
Содержит 6 блоков диагнозов.
Исключены: травматический: . гемопневмоторакс (S27.2) . гемоторакс (S27.1) . пневмоторакс (S27.0). - S22 — Перелом ребра (ребер), грудины и грудного отдела позвоночника
Содержит 8 блоков диагнозов.
Включены: грудного отдела: . дуги позвонка . остистого отростка . поперечного отростка . позвонка Следующие подрубрики (пятый знак) даны для факультативного использования при дополнительной характеристике состояния, когда невозможно или нецелесообразно проводить множественное кодирование для идентификации перелома или открытой раны; если перелом не охарактеризован как открытый или закрытый, его следует классифицировать как закрытый: 0 – закрытый 1 – открытый.
Исключены: перелом: . ключицы (S42.0) . лопатки (S42.1). - S23 — Вывих, растяжение и перенапряжение капсульно-связочного аппарата грудной клетки
Содержит 6 блоков диагнозов.
Исключены: вывих, растяжение и перенапряжение грудино-ключичного сустава (S43.2, S43.6) разрыв или смещение (нетравматические) межпозвоночного диска в грудном отделе (M51.-). - S24 — Травма нервов и спинного мозга в грудном отделе
Содержит 7 блоков диагнозов.
Исключена: травма плечевого сплетения (S14.3). - S25 — Травма кровеносных сосудов грудного отдела
Содержит 9 блоков диагнозов. - S26 — Травма сердца
Содержит 3 блока диагнозов.
Включены: ушиб } разрыв } прокол } сердца травматическая перфорация } Следующие подрубрики (пятый знак) даны для факультативного использования при дополнительной характеристике состояния, когда невозможно или нецелесообразно проводить множественное кодирование для идентификации перелома или открытой раны; если перелом не охарактеризован как открытый или закрытый, его следует классифицировать как закрытый: 0 – без открытой раны в грудную полость 1 – с открытой раной в грудную полость. - S27 — Травма других и неуточненных органов грудной полости
Содержит 10 блоков диагнозов. - S28 — Размозжение грудной клетки и травматическая ампутация части грудной клетки
Содержит 2 блока диагнозов. - S29 — Другие и неуточненные травмы грудной клетки
Содержит 4 блока диагнозов.
Цепочка в классификации:
1 Классы МКБ-10
2 S00-T98 Травмы, отравления и некоторые другие последствия воздействия внешних причин
3 S20-S29 Травмы грудной клетки
В диагноз входят также:
травмы:
• грудной железы
• груди (стенки)
Печатать
mkb10.su
S20—S29 Травмы грудной клетки | МКБ-10 версия 2015
Класс XIX. S00—T98. Травмы, отравления и некоторые другие последствия воздействия внешних причинS20 Поверхностная травма грудной клетки
- S20.0 Ушиб молочной железы
- S20.1 Другие и неуточненные поверхностные травмы молочной железы
- S20.2 Ушиб грудной клетки
- S20.3 Другие поверхностные травмы передней стенки грудной клетки
- S20.4 Другие поверхностные травмы задней стенки грудной клетки
- S20.7 Множественные поверхностные травмы грудной клетки
- S20.8 Поверхностные травмы другой и неуточненной части грудной клетки
S21 Открытая травма грудной клетки
- S21.0 Открытая рана молочной железы
- S21.1 Открытая рана передней стенки грудной клетки
- S21.2 Открытая рана задней стенки грудной клетки
- S21.7 Множественные открытые раны стенки грудной клетки
- S21.8 Открытая рана других отделов грудной клетки
- S21.9 Открытая рана неуточненного отдела грудной клетки
S22 Перелом ребра ребер, грудины и грудного отдела позвоночника
- S22.00 Перелом грудного позвонка закрытый
- S22.01 Перелом грудного позвонка открытый
- S22.10 Множественные переломы грудного отдела закрытые
- S22.11 Множественные переломы грудного отдела открытые
- S22.20 Перелом грудины закрытый
- S22.21 Перелом грудины открытый
- S22.30 Перелом ребра закрытый
- S22.31 Перелом ребра открытый
- S22.40 Множественные переломы ребер закрытый
- S22.41 Множественные переломы ребер открытые
- S22.50 Западающая грудная клетка, закрытый
- S22.51 Западающая грудная клетка, открытый
- S22.80 Перелом других отделов костной грудной клетки закрытый
- S22.81 Перелом других отделов костной грудной клетки открытый
- S22.90 Перелом неуточненного отдела костной грудной клетки закрытый
- S22.91 Перелом неуточненного отдела костной грудной клетки открытый
S23 Вывих, растяжение и перенапряжение капсульно-связочного аппарата грудной клетки
- S23.0 Травматический разрыв межпозвоночного диска в грудном отделе
- S23.1 Вывих грудного позвонка
- S23.2 Вывих другого и неуточненного отдела грудной клетки
- S23.3 Растяжение и перенапряжение связочного аппарата грудного отдела позвоночника
- S23.4 Растяжение и перенапряжение связочного аппарата ребер и грудины
- S23.5 Растяжение и перенапряжение связочного аппарата другого и неуточненного отдела грудной клетки
S24 Травма нервов и спинного мозга в грудном отделе
- S24.0 Ушиб и отек грудного отдела спинного мозга
- S24.1 Другие и неуточненные травмы грудного отдела спинного мозга
- S24.2 Травма нервного корешка грудного отдела позвоночника
- S24.3 Травма периферических нервов грудной клетки
- S24.4 Травма симпатических нервов грудного отдела
- S24.5 Травма других нервов грудного отдела
- S24.6 Травма неуточненного нерва грудного отдела
S25 Травма кровеносных сосудов грудного отдела
- S25.0 Травма грудного отдела аорты
- S25.1 Травма безымянной или подключичной артерии
- S25.2 Травма верхней полой вены
- S25.3 Травма безымянной или подключичной вены
- S25.4 Травма легочных кровеносных сосудов
- S25.5 Травма межреберных кровеносных сосудов
- S25.7
- S25.8 Травма других кровеносных сосудов грудного отдела
- S25.9 Травма неуточненного кровеносного сосуда грудного отдела
S26 Травма сердца
- S26.00 Травма сердца с кровоизлиянием в сердечную сумку [гемоперикард] без открытой раны в грудную полость
- S26.01 Травма сердца с кровоизлиянием в сердечную сумку [гемоперикард] с открытой раной в грудную полость
- S26.80 Другие травмы сердца без открытой раны в грудную полость
- S26.81 Другие травмы сердца с открытой раной в грудную полость
- S26.90 Травма сердца неуточненная без открытой раны в грудную полость
- S26.91 Травма сердца неуточненная с открытой раной в грудную полость
S27 Травма других и неуточненных органов грудной полости
- S27.00 Травматический пневмоторакс без открытой раны в грудную полость
- S27.01 Травматический пневмоторакс с открытой раной в грудную полость
- S27.10 Травматический гемоторакс без открытой раны в грудную полость
- S27.11 Травматический гемоторакс с открытой раной в грудную полость
- S27.20 Травматический гемопневмоторакс без открытой раны в грудную полость
- S27.21 Травматический гемопневмоторакс с открытой раной в грудную полость
- S27.30 Другие травмы легкого без открытой раны в грудную полость
- S27.31 Другие травмы легкого с открытой раной в грудную полость
- S27.40 Травма бронхов без открытой раны в грудную полость
- S27.41 Травма бронхов с открытой раной в грудную полость
- S27.50 Травма грудного отдела трахеи без открытой раны в грудную полость
- S27.51 Травма грудного отдела трахеи с открытой раной в грудную полость
- S27.60 Травма плевры без открытой раны в грудную полость
- S27.61
- S27.70 Множественные травмы грудной полости без открытой раны в грудную полость
- S27.71 Множественные травмы грудной полости с открытой раной в грудную полость
- S27.80 Травмы других уточненных органов грудной полости без открытой раны в грудную полость
- S27.81 Травмы других уточненных органов грудной полости с открытой раной в грудную полость
- S27.90 Травма неуточненного органа грудной полости без открытой раны в грудную полость
- S27.91 Травма неуточненного органа грудной полости с открытой раной в грудную полость
S28 Размозжение грудной клетки и травматическая ампутация части грудной клетки
- S28.0 Раздавленная грудная клетка
- S28.1 Травматическая ампутация части грудной клетки
S29 Другие и неуточненные травмы грудной клетки
- S29.0 Травма мышцы и сухожилия на уровне грудной клетки
- S29.7 Множественные травмы грудной клетки
- S29.8 Другие уточненные травмы грудной клетки
- S29.9 Травма грудной клетки неуточненная
xn--11-9kc9aj.xn--p1ai
Ушиб грудной клетки – точный код по МКБ 10
Травмы и ушибы грудной клетки являются очень распространенными, они требуют своевременной диагностики и лечения.
После постановки диагноза хирург или травматолог обязательно записывает по МКБ 10 код ушиба грудной клетки в медицинскую карту. Международная классификация болезней десятого пересмотра широко применяется в медицинской практике по всему миру, поэтому врачи записывают в медицинскую документацию код того или иного патологического состояния для ведения учета и статистики.
Особенности клинической картины при ушибе грудной клетки

Ушиб грудной клетки сопровождается развитием таких симптомов:
- боль, которая усиливается во время дыхательных движений;
- припухлость и отечность кожи и подкожной клетчатки в пострадавшей области;
- изменение цвета кожных покровов, нарушение их целостности, образование гематом.
После сильного падения или удара важно немедленно обследоваться у хирурга или травматолога. Иногда вместе с кожей, подкожной клетчаткой и мышцами также травмируется легочная ткань и плевра, что чревато развитием пневмоторакса (S27.0), гемоторакса (S27.1), подкожной эмфиземы и других тяжелых осложнений. Развитие таких состояний может привести к тяжелой дыхательной недостаточности, гипоксии и, без эффективного лечения, к летальному исходу.
Как происходит диагностика и лечение
Ушиб грудной клетки в МКБ 10 находится в разделе S20-S29 под кодом S20.2. К другим распространенным травмам из этого раздела относится растяжение и вывих капсульно-связочного аппарата (S23), повреждения молочных желез (S20.0) и другие. Вне зависимости от причины, которая привела к патологическому состоянию, диагностика ушиба не представляет особых сложностей. Врач должен тщательно собрать анамнез, осмотреть пострадавшие участки тела. Для исключения осложнений со стороны внутренних органов проводят рентгенографию, а при наличии симптомов пневмо- или гемоторакса – диагностическую пункцию.
Категорически противопоказано заниматься самолечением при наличии ушиба.
Только квалифицированный доктор может исключить повреждения внутренних органов и назначить эффективное и безопасное лечение. К основным принципам терапии относится иммобилизация больного, обезболивание и предотвращение развития инфекционных осложнений. Если состояние больного удовлетворительное, то лечение проводится в амбулаторных условиях. Применяются холодные и теплые компрессы, противовоспалительные препараты для устранения отечности.
При правильном и своевременном лечении прогноз благоприятный, а полное выздоровление наступает спустя 2-3 недели. Если ушиб небольшой, то пациент может обойтись без существенных ограничений в двигательной активности и с осторожностью заниматься повседневными делами. Иногда может понадобиться курс физиотерапии и дыхательной гимнастики для полного восстановления функции травмированной грудной клетки и легких. Если в патологический процесс были вовлечены легкие или сердце, то лечение происходит в условиях стационара и является более длительным.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Оцените статью
 Загрузка…
Загрузка…mkbkody.ru
Ушиб грудной клетки: первая помощь, лечение, последствия
В медицинской практике ушибы – частые явления. Подавляющее большинство травм приходится на конечности, а вот случаи ушиба грудной клетки не так распространены. Опасность травматизма в том, что может возникнуть ушиб внутренних органов. В этом случае возникают травмы, несовместимые с жизнью. Но на долю опасных повреждений приходится небольшой процент ушибов. Такие травмы характерны для ДТП и стихийных бедствий.
Код травмы по МКБ 10
Поверхностные повреждения клетки у взрослых обозначаются кодом по МКБ 10 — S20.2. Часто встречающиеся повреждения – ушибы передней стенки грудной клетки, им присваивается код S20.3. В отдельную группу травм по международному классификатору входят поверхностные повреждения молочной железы – S20.0 и S20.1. При ушибе мягких тканей грудной клетки неуточненного характера по МКБ 10 присваиваются коды S20.7 и S20.8.
Причины
Ушибы грудной клетки встречаются в 10%-случаев от всех травм. Это небольшой процент повреждений, но такие травмы часто сопровождаются серьезными осложнениями, а потому требуют повышенного внимания. Большинство ударов по грудине человек получает в результате аварий. В такой ситуации обычно имеются и другие повреждения: вывихи, переломы, кровоизлияния. Если руки при ударе были в движении, то не исключены деформации суставного характера.
Причинами возникновения ушиба могут выступать:
- драки – случайные нападения или неудачные тренировки со спарринг-партнером,
- падения с высоты – если человек падает с высоты роста, то травматизм при ушибе минимален, удар о поверхность земли с большой высоты может вызвать мгновенную смерть,
- спорт – с травмированием грудины чаще сталкиваются велосипедисты при ударе о руль.
Опасность представляет компрессионная травма, которая может привести к нарушению кровообращения и разрыву органов. Травматизация грудной клетки у детей чаще возникает при падении. Если малыш сорвался с турника или упал с лестницы, то в результате травмы могут быть повреждены костные ткани. У ребенка травматизм обычно сопряжен с неосторожностью. Легкие ушибы не вызывают опасений, а сильные удары по грудине провоцируют другие проблемы со здоровьем, преимущественно со стороны легких и сердца.
У женщин в результате удара могут быть травмированы молочные железы. После консультации травматолога необходимо обследоваться у маммолога во избежание осложнений.
Симптомы
Интенсивность болевых ощущений высока. Иногда боль носит ноющий характер, но чаще болевой синдром доводит пострадавшего до полуобморочного состояния. При выраженном пульсирующем характере боли подозревают нарушение целостности сосудов. Это может спровоцировать попадание крови в плевральную полость.
Характерными симптомами при ушибе грудной клетки выступают:
- гематома – кровоподтек бывает незначительным или обширным, что определяется тяжестью удара. Более выраженный синяк наблюдается на месте соприкосновения с предметом,
- отек на коже – появляется сразу после ушиба грудной клетки. Затрудняет дыхание, вызывает изменения голоса,
- головная боль и тошнота – являются следствием травматизации жизненно важных органов.
Незначительные ушибы не оказывают серьезного влияния на состояния здоровья. Признаки смазаны, пострадавшему больно только при движениях туловищем и кашле. Аналогично проявляет себя травмирование ребер, поэтому важно провести дифференциальную диагностику для уточнения характера повреждений.
Симптомы ушиба расширяются при вовлечении в патологический процесс близлежащих тканей. Боли в левой части возникают не только при ушибе соответствующей стороны, но и при сердечных нарушениях. В случае диафрагмального повреждения симптомы включают проблемы с дыханием. Из-за разрыва поврежденной ткани органы могут изменить положение, что опасно для жизни. В этом случае смещаются границы сердечной мышцы, снижается активность грудной клетки, может подняться температура.
Ушиб пальца на руке
Дополнительными симптомами при ушибе грудной клетки выступают признаки сердечно-легочной недостаточности и непроходимость кишечника. Если появились давящая боль в ребрах и спазм в грудной клетке, следует обратиться к врачу. Специалист подберет лечение, опираясь на симптомы и этиологию.
Первая помощь
Под ушибом может скрываться перелом грудины, поэтому все медицинские манипуляции проводятся с осторожностью. Особенно опасен ушиб грудной клетки слева, где находится сердце. Во избежание отека и распространения кровоизлияния делают давящую повязку. Купировать боль и отечность помогает холод. Оказать первую помощь при ушибе грудной клетки следует сразу после повреждения. С вызовом врача не медлят, а до приезда «скорой помощи» больному предлагают обезболивающие препараты – анальгетики.
Если повреждена плевра легких, то возникают проблемы с дыханием, вплоть до остановки. Пострадавшему необходимо освободить рот от слизи и инородных элементов, вытащить язык. Повреждения легких и плевры, наиболее опасны, и любое промедление чревато необратимыми последствиями. При остановке дыхания проводят искусственную вентиляцию легких.
Удар по грудине может спровоцировать проникающие ранения. В случае закрытой травмы органов грудной клетки не исключен ушиб сердца – этот вид повреждения нередко становится фатальным.
Менее драматичен ушиб грудной клетки справа. Но и при подобном ранении сразу проводят обезболивание и охлаждение и отвозят потерпевшего в больницу.
Что делать при ушибе
Что делать в бытовых условиях при ушибе грудной клетки? При сильном болевом синдроме дают ненаркотические анальгетики. Обезболивающие препараты предлагают в стандартной дозе, обычно дают таблетку анальгина. Что делать, если при ушибе грудной клетки произошло сдавливание органов? В этом случае больному не предлагают питье и еду, поскольку может начаться рвота. Расстегивают одежду и обеспечивают приток свежего воздуха.
Диагностика
Специалисту важно знать, как был нанесен удар. На основании записей врача проводят экстренную медицинскую помощь для восстановления сердечной и дыхательной деятельности. При ушибе грудной клетки показана рентгенография. Все исследования проводятся быстро, и уже в течение дня начинается лечение. Крайне важно не терять время после травмы, что объясняется стремительным ухудшением состояния пострадавшего.
Если повреждены сосуды, то может начаться внутреннее кровотечение. Для выявления скрытых нарушений назначают МРТ. Исследование плевральной полости помогает выявить внутренние гематомы. Показаны такие исследования, как КТ и УЗИ. При пальпации солнечного сплетения удается выявить возможные изменения положения ребер, что говорит о переломах со смещением.
Лечение
Лечение ушиба грудной клетки предусматривает интенсивную медикаментозную терапию. Больному предлагают комплекс противовоспалительных, адаптогенных и обезболивающих препаратов. Лекарства подбираются с учетом возраста и чувствительности пострадавшего. Легкие ушибы грудной клетки не требуют длительного лечения. Сразу после удара прикладывают холод, а затем используют разогревающие гели. Однако их не наносят на область сердца.
Лечить ушиб грудной клетки при скоплении кровяных сгустков придется иначе. В ходе оперативного вмешательства удаляют кровь и воздух из тканей. Если хирургическое лечение при ушибе грудной клетки прошло легко, то переходят к консервативной терапии.
Мази от сильных ушибов
Долго ли будет болеть место удара, определяется силой воздействия. Травмы при падении проходят относительно быстро. Ушиб ребер, полученный в результате аварии, может беспокоить несколько недель, а то и месяцев. В таких случаях лечение продолжается после выписки из больницы. Лечебные мероприятия включают использование мазей и кремов от ушиба грудной клетки, физиопроцедур, легких анальгетиков.
Мази при ушибах грудной клетки можно применять даже в случае повреждения без синяка на коже. Они улучшат кровообращение и ускорят восстановление. Больничный по нетрудоспособности выдается на неделю при легком повреждении и на 15-20 дней при ушибе с осложнениями.
Как лечить ушиб
В домашних условиях лечение ушиба грудной клетки подразумевает применение аптечных настоек. В лечебных целях показаны настойки фиалки, багульника, березовых почек. Их используют для компрессов, которые делают на ночь в течение 10-14 дней. Компрессы и физиотерапия считаются основными методами лечения послы выписки. Вылечить последствия травмы народными средствами удастся гораздо быстрее. Так, в случае легких повреждений полезно взять в равных пропорциях коры ольхи, болиголова и зверобоя. На 500 мл водки берут 60 г. сырья. Оставляют на 3 суток. Полученный состав применяют для компрессов ежедневно.
Облегчит состояние мазь с гепарином. Она нормализует капиллярное кровообращение, но в области сердца ее также не используют. Более подробную информацию о том, как лечить ушиб дома, даст терапевт.
После травмы рекомендуется спать на жесткой поверхности исключительно на спине. Если возникают осложнения, то специалист задает вопрос, в каком положении отдыхает больной. «Да, я сплю в основном на спине», – говорят пациенты, но под «в основном» понимается «как придется». Достаточно часто именно несоблюдение предписаний врача приводит к осложнениям травмы.
Реабилитация
При ушибе грудной клетки рекомендуется пройти курс лекарственного электрофореза и магнитотерапии. Все возможные нагрузки допустимы только через месяц после происшествия. При хорошем общем состоянии показаны ЛФК и дыхательная гимнастика. К ним можно приступать через 2-3 недели, но лишь в случае неосложненного повреждения.
Упражнения дыхательной гимнастики включают:
- надувание шариков,
- вдохи на 4 счета, выдыхания на 8,
- совершение выдохов с сопротивлением, издавая звук «ш-ш-ш».
Все упражнения выполняются без дискомфорта и болезненных ощущений. В период реабилитации стараются избегать резких движений, но в месте травмы не должно быть застоя, так что адекватная гимнастика принесет пользу.
Осложнения и последствия
Сильный ушиб грудной клетки подразумевает повреждение легких. Среди возможных осложнений такого ранения – гемоторакс и пневмоторакс. Серьезные нарушения возникают по причине образования воздушных полостей в подкожной клетчатке. Из-за травмы груди, приведшей к разрыву межреберных сосудов и повреждению легочной ткани, развивается подкожная эмфизема. В случае таких осложнений ухудшается сердечная активность, развивается малокровие.
Предупредить негативные последствия удастся, если вовремя доставить пострадавшего на пункт медицинской помощи. Травматизация грудной клетки остается одним из опаснейших нарушений, требующих экстренного медицинского вмешательства.
Загрузка…
xn--h1aeegmc7b.xn--p1ai
Закрытые и открытые повреждения груди. Раны сердца, пневмоторакс, гемоторакс > Архив – Клинические протоколы МЗ РК
Открытая рана грудной клетки (S21)
Тактика оказания неотложной помощи:
– наложение асептической защитной повязки;
– наложение герметизирующей повязки при наличии открытого пневмоторакса;
– укрытие раны стерильным полотенцем в случае наличия большого дефекта грудной стенки с последующей фиксацией циркулярной повязкой;
– дренирование плевральной полости во 2-3 межреберьи по среднеключичной линии путем введения 3-4 игл типа Дюфо или троакара при наличии клапанного напряженного пневмоторакса; к свободному концу иглы или трубки прикрепляется резиновый клапан;
– дренирование плевральной полости в 7-8 межреберьи по заднеподмышечной линии при наличии большого гемоторакса;
– внутривенное введение кристаллоидных и коллоидных растворов с целью восполнения ОЦК: если АД не определяется, то скорость инфузии должна составлять 300-500 мл/мин; при шоке I-II степени вводят в/в струйно до 800-1000 мл полиионных растворов; при более выраженных нарушениях кровообращения следует добавлять струйное в/в введение декстранов или гидроксиэтилкрахмала в дозе 5-10 мл/кг до стабилизации АД на уровне 90-100 мм рт. ст.;
– при низких показателях гемодинамики, несмотря на регидратацию – введение вазопрессорных и глюкокортикоидных препаратов с целью выигрыша времени и предотвращения остановки сердечной деятельности по пути следования в стационар: допамин 200 мг в 400 мл плазмозамещающего раствора в/в быстрыми каплями, преднизон до 300 мг в/в;
– введение седативных препаратов в случае психомоторного возбуждения;
– обезболивание с целью подавления болевой реакции и улучшения откашливания мокроты: 2 мл 0,005% раствора фентанила с 1 мл 0,1% раствора атропина;
– при развитии острой дыхательной недостаточности – вдыхание кислорода;
– при нарастающей эмфиземе средостения – дренирование переднего средостения;
– для борьбы с шоком и нарушениями дыхания производят вагосимпатическую блокаду по Вишневскому на стороне поражения;
– интубация трахеи и ИВЛ при усугублении острой дыхательной недостаточности;
– в случае остановки эффективного кровообращения – ресусситационные мероприятия;
– транспортировка пострадавших осуществляется в горизонтальном положении с приподнятым на 30° головным концом или в положении полусидя.
Перечень основных медикаментов:
1. 0,85% раствор натрия хлорида
2. Декстран-60
3. 0,25% раствор новокаина
4. Диазепам
5. Оксибутират натрия
6. Допамин
7. Фентанил
8. Наркотические анальгетикиПерелом ребра (ребер), грудины
Перелом грудины (S22.2)
Тактика оказания неотложной помощи:
– введение 1% раствора прокаина в место перелома;
– двусторонняя вагосимпатическая блокада по Вишневскому при острой дыхательной недостаточности;
– кислородотерапия;
– при неустраненной боли введение наркотических анальгетиков;
– при психомоторном возбуждении введение седативных препаратов;
– при стойкой гипотензии, обусловленной ушибом сердца, использование кристаллоидных, коллоидных и вазопрессорных препаратов;
– при остановке эффективного кровообращения проведение ресусситационных мероприятий;
– транспортировка пострадавшего в стационар травматологического профиля в горизонтальном положении с приподнятым на 30° головным концом.
Перечень основных медикаментов:
1. Прокаин 1% и 0,25% раствор
2. 0,85% раствор натрия хлорида
3. Декстран-60
4. Диазепам
5. Оксибутират натрия
6. Допамин
7. Наркотические анальгетикиПерелом ребер (S22.3, S22.4)
Тактика оказания неотложной помощи:
1. Предупреждение или ликвидация асфиксии – очистка полости рта и носа от сгустков крови, инородных частиц.
2. Наложение асептической защитной повязки при наличии раны грудной клетки.
3. Местная блокада зоны перелома и паравертебральная блокада 1% раствором прокаина.
4. При множественных переломах ребер – дополнительное проведение шейной вагосимпатической блокады по Вишневскому на стороне поражения.
5. При переднем «реберном клапане» помещение груза (мешочек с песком) на флотирующий сегмент.
6. Наложение герметизирующей повязки при наличии открытого пневмоторакса или наружного клапанного пневмоторакса.
7. Дополнительно при наружном клапанном и обязательно при внутреннем клапанном пневмотораксе – дренирование плевральной полости во 2-3 межреберьях по среднеключичной линии путем введения 3-4 иглы типа Дюфо или троакара; к свободному концу иглы или трубки прикрепляется резиновый клапан.
8. Дренирование плевральной полости в 7-8 межреберье по заднеподмышечной линии при наличии большого гемоторакса.
9. Обезболивание – 2 мл 0,005% раствора фентанила с 1 мл 0,1% раствора атропина.
10. Внутривенное введение кристаллоидных и коллоидных растворов с целью восполнения ОЦК: если АД не определяется, то скорость инфузии должна составлять 300-500 мл/мин; при шоке I-II степени вводят в/в струйно до 800-1000 мл полиионных растворов; при более выраженных нарушениях кровообращения следует добавлять струйное в/в введение декстранов или гидроксиэтилкрахмала в дозе 5-10 мл/кг до стабилизации АД на уровне 90-100 мм рт. ст.
11. При низких показателях гемодинамики, несмотря на регидратацию – введение вазопрессорных и глюкокортикоидных препаратов с целью выигрыша времени и предотвращения остановки сердечной деятельности по пути следования в стационар: допамин 200 мг в 400 мл плазмозамещающего раствора в/в быстрыми каплями, преднизон до 300 мг в/в.
12. Введение седативных препаратов в случае психомоторного возбуждения.
13. При развитии острой дыхательной недостаточности вдыхание кислорода через маску.
14. При нарастающей эмфиземе средостения – дренирование переднего средостения.
15. Интубация трахеи и ИВЛ при апноэ, нарушениях ритма дыхания, декомпенсированной острой дыхательной недостаточности (ЧДД менее 12 или более 30), травматическом шоке 3 степени.
16. В случае остановки эффективного кровообращения – ресусситационные мероприятия.
17. Транспортная иммобилизация (по показаниям).
18. Транспортировка пострадавших осуществляется в горизонтальном положении с приподнятым на 30° головным концом.
Перечень основных медикаментов:
1. Прокаин 1% и 0,25% раствор
2. 0,85% раствор натрия хлорида
3. Декстран-60
4. Диазепам
5. Оксибутират натрия
6. Допамин
7. Фентанил
8. Преднизон
9. Наркотические анальгетикиТравма сердца
Травма сердца с кровоизлиянием в сердечную сумку [гемоперикард] (S26.0)
Тактика оказания неотложной помощи:
1. При бессознательном состоянии пострадавшего – восстановление проходимости дыхательных путей (тройной прием Сафара, воздуховод).
2. При тампонаде перикарда – пункция перикарда по Ларрею и эвакуация жидкой крови из полости перикарда; допускается дренирование полости перикарда подключичным катетером.
3. Инфузия кристаллоидных и коллоидных растворов: если АД не определяется, то скорость инфузии должна составлять 300-500 мл/мин.; при шоке I-II степени вводят в/в струйно до 800-1000 мл полиионных растворов; при более выраженных нарушениях кровообращения следует добавлять струйное в/в введение декстранов или гидроксиэтилкрахмала в дозе 5-10 мл/кг до стабилизации АД на уровне 90-100 мм рт. ст.
4. Обезболивание.
5. При психомоторном возбуждении – седативные препараты.
6. Кислородотерапия.
7. При выраженной гипоксии – интубация трахеи, ИВЛ.
8. В случае, если в сердце находится ранящий предмет (холодное оружие), то последний удаляют*.
9. При остановке эффективного кровообращения – ресусситационные мероприятия**.
10. Транспортировка пострадавшего в горизонтальном положении с приподнятым на 30° головным концом.
* Бытующая рекомендация оставлять холодное оружие в полости сердца при транспортировке имеет серьезные, а порой смертельные недостатки:
– инородное тело в сердце отнюдь не обладает ролью тампона; опасность кровопотери при удалении холодного оружия сильно преувеличена, ибо сердце при систоле само «замыкает» раневой канал, т.к. три мышечных слоя миокарда сокращаются в противоположных направлениях;
– неудаленное холодное оружие несет реальную опасность повреждения коронарных сосудов и проводящих путей при каждом сокращении сердца;
– при остановке сердца неудаленное холодное оружие существенно затрудняет проведение реанимационного пособия.
Единственным противопоказанием для удаления холодного оружия из сердца является форма ударного конца (типа «рыболовного крючка» или «гарпуна»), повреждения которыми наблюдаются крайне редко.
** При тампонаде перикарда до производства ресусситации необходима пункция перикарда по Ларрею и эвакуация жидкой крови.
Перечень основных медикаментов:
1. 0,85% раствор натрия хлорида
2. Декстран-60
3. 0,25% раствор новокаина
4. Диазепам
5. Оксибутират натрия
6. Допамин
9. Наркотические анальгетики
Другие травмы сердца (S26.8)
Тактика оказания неотложной помощи:
1. При бессознательном состоянии пострадавшего – восстановление проходимости дыхательных путей (тройной прием Сафара, воздуховод).
2. Инфузия кристаллоидных и коллоидных растворов.
3. При тампонаде перикарда – пункция перикарда по Ларрею и эвакуация жидкой крови из полости перикарда.
4. Обезболивание наркотическими анальгетиками.
5. При психомоторном возбуждении – седативные препараты.
6. Кислородотерапия.
7. При выраженной гипоксии – интубация трахеи, ИВЛ.
8. Восстановление гемодинамики.
9. При остановке эффективного кровообращения – ресусситационные мероприятия.
10. Транспортировка пострадавшего в горизонтальном положении с приподнятым на 30° головным концом.
Перечень основных медикаментов:
1. 0,85% раствор натрия хлорида
2. Декстран-60
3. 0,25% раствор новокаина
4. Диазепам
5. Оксибутират натрия
6. Допамин
9. Наркотические анальгетикиТравма других и неуточненных органов грудной полости (S27)
Тактика оказания неотложной помощи:
1. Предупреждение или ликвидация асфиксии – очистка полости рта и носа от сгустков крови, инородных частиц.
2. Наложение асептической защитной повязки при наличии раны грудной клетки.
3. Наложение герметизирующей повязки при наличии открытого пневмоторакса или наружного клапанного пневмоторакса.
4. Укрытие раны стерильным полотенцем, поверх которого накладывается полиэтиленовый лист, в случае наличия большого дефекта грудной стенки с последующей фиксацией циркулярной повязкой.
5. Дополнительно при наружном клапанном и обязательно при внутреннем клапанном пневмотораксе – дренирование плевральной полости во 2-3 межреберьях по среднеключичной линии путем введения 3-4 игл типа Дюфо или троакара; к свободному концу иглы или трубки прикрепляется резиновый клапан.
6. Дренирование плевральной полости в 7-8 межреберье по заднеподмышечной линии при наличии большого гемоторакса.
7. Внутривенное введение кристаллоидных и коллоидных растворов с целью восполнения ОЦК: если АД не определяется, то скорость инфузии должна составлять 300-500 мл/мин.; при шоке I-II степени вводят в/в струйно до 800-1000 мл полиионных растворов; при более выраженных нарушениях кровообращения следует добавлять струйное в/в введение декстранов или гидроксиэтилкрахмала в дозе 5-10 мл/кг до стабилизации АД на уровне 90-100 мм рт. ст.
8. При низких показателях гемодинамики, несмотря на регидратацию – введение вазопрессорных препаратов с целью выигрыша времени и предотвращения остановки сердечной деятельности по пути следования в стационар.
9. Введение седативных препаратов в случае психомоторного возбуждения.
10. Обезболивание с целью подавления болевой реакции и улучшения откашливания мокроты: 2 мл 0,005% раствора фентанила с 1 мл 0,1% раствора атропина.
11. При развитии острой дыхательной недостаточности вдыхание кислорода через маску.
12. При нарастающей эмфиземе средостения – дренирование переднего средостения.
13. Для борьбы с шоком и нарушениями дыхания производят вагосимпатическую блокаду по Вишневскому на стороне поражения.
14. Интубация трахеи и ИВЛ при усугублении острой дыхательной недостаточности.
15. В случае остановки эффективного кровообращения – ресусситационные мероприятия.
16. Транспортировка пострадавших осуществляется в горизонтальном положении с приподнятым на 30° головным концом или в положении полусидя.
Перечень основных медикаментов:
1. 0,85% раствор натрия хлорида
2. Декстран-60
3. 0,25% раствор новокаина
4. Диазепам
5. Оксибутират натрия
6. Допамин
7. Фентанил
8. Наркотические анальгетики
9. Атропин
Обязательный постоянный контроль показателей гемодинамики!
Закрытые и открытые повреждения груди. Раны сердца, пневмоторакс, гемоторакс
Показания к экстренной госпитализации:
Пострадавшие с открытой, сочетанной и закрытой изолированной травмой груди, сопровождающейся расстройствами дыхания и кровообращения, подлежат экстренной госпитализации в стационар.
Пострадавших с повреждением груди следует транспортировать на носилках, в положении полусидя.
Во время транспортировки необходимо постоянно следить за частотой и глубиной дыхания, состоянием пульса и величиной артериального давления.
Перечень основных медикаментов:
1. *Кислород, м3
2. *Пентакрахмал 500,0 мл, фл.
3. *Допамин 0,5% – 5,0 мл, амп.
4. *Преднизолон 30 мг, амп.
5. *Фентанил 0,005% – 2,0 мл, амп.
6. *Трамадол 50 мг – 1,0 мл, амп.
7. *Диазепам 10 мг – 2,0 мл, амп.
8. *Ацесоль 400,0 мл, фл.
Перечень дополнительных медикаментов:
1. Полиглюкин 400,0 мл, фл.
2. *Натрия хлорид, калия хлорид, натрия гидрохлорид 400,0 мл, фл.
3. Лактасоль 400,0 мл, фл.
4. *Декстроза 5% – 400,0 мл, фл.
Индикаторы эффективности лечения: стабилизация состояния больного.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
diseases.medelement.com
Ушиб грудной клетки – точный код по МКБ 10
Причины и описание ушиба
Ушиб ребер. Травма мягких тканей (кожи, подкожной клетчатки, мышц) в области грудной клетки. Возникает при падении, ударе или сдавлении. В отличие от большинства других повреждений грудной клетки, относится к категории легких травм и не представляет потенциальной опасности для жизни.
Может сопровождаться достаточно интенсивным болевым синдромом, отеком, образованием гематом или кровоизлияний. Диагноз выставляют после исключения других травм грудной клетки. Лечение консервативное, срок нетрудоспособности до 1 месяца.
Повреждения грудной клетки. Травмы, при которых страдают кости, образующие каркас грудной клетки и/или органы, расположенные в грудной полости. Это – обширная и достаточно разнородная группа травматических повреждений, включающая в себя как переломы ребер, так и травмы жизненно важных органов (легких и сердца).
Зачастую повреждения грудной клетки представляют непосредственную угрозу или потенциальную опасность для жизни пациента. Нередко сопровождаются кровопотерей различной тяжести и развитием острой дыхательной недостаточности, которые могут развиваться как сразу, так и спустя некоторое время после травмы.
Поэтому все без исключения пациенты с повреждениями грудной клетки должны срочно направляться в специализированное мед. Учреждение для обследования и дальнейшего лечения, которое, в зависимости от вида травмы, может быть либо консервативным, либо оперативным.
Какие причины травмы вызывают ушиб грудины? Сильный ушиб грудной клетки можно получить при физическом воздействии. Удар в область грудины — намеренно нанесенный или случайный, слегка деформирует грудную клетку, механически травмирует кожный и подкожно-жировой слой, а также мышцы ребер, груди.
Любые движения туловища вызывает подвижность ребер, которые в свою очередь давят на легкие, плевру, также могут повредить близлежащие ткани, находящиеся внутри. Через время, на месте ушиба может появиться отек на коже – это означает, что повреждены сосуды.
Причины возникновения
Ушибы грудной клетки встречаются в 10%-случаев от всех травм. Это небольшой процент повреждений, но такие травмы часто сопровождаются серьезными осложнениями, а потому требуют повышенного внимания. Большинство ударов по грудине человек получает в результате аварий.
Причинами возникновения ушиба могут выступать:
- драки – случайные нападения или неудачные тренировки со спарринг-партнером;
- падения с высоты – если человек падает с высоты роста, то травматизм при ушибе минимален, удар о поверхность земли с большой высоты может вызвать мгновенную смерть;
- спорт – с травмированием грудины чаще сталкиваются велосипедисты при ударе о руль.
Опасность представляет компрессионная травма, которая может привести к нарушению кровообращения и разрыву органов. Травматизация грудной клетки у детей чаще возникает при падении. Если малыш сорвался с турника или упал с лестницы, то в результате травмы могут быть повреждены костные ткани.
У ребенка травматизм обычно сопряжен с неосторожностью. Легкие ушибы не вызывают опасений, а сильные удары по грудине провоцируют другие проблемы со здоровьем, преимущественно со стороны легких и сердца.
У женщин в результате удара могут быть травмированы молочные железы. После консультации травматолога необходимо обследоваться у маммолога во избежание осложнений.
В мирное время закрытая травма грудной клетки встречается в травматологии намного чаще открытой. Ее основными причинами становятся автомобильные аварии (70%), падения с высоты (23%), производственные травмы, природные катастрофы, криминальные действия (избиение, драка) или бытовая травма.
Чаще всего при закрытой травме выявляются повреждения легких (60%), ребер (45,4%), сердца (8%) и позвоночника (4,8%). Остальные органы страдают достаточно редко. Повреждения легких, межреберных сосудов, плевры, бронхов и легочных сосудов чаще имеет вторичный характер и развивается вследствие травматизации этих органов острыми концами сломанных ребер.
Открытые повреждения в мирное время встречаются нечасто и обычно возникают в результате ранения холодным оружием. Количество огнестрельных ранений резко увеличивается в военное время. Раны, нанесенные другим предметом (например, острым металлическим штырем или куском арматуры) могут возникнуть в результате производственной травмы, техногенной или природной катастрофы либо несчастного случая в быту. 42a96bb5c8a2acfb07fc866444b97bf1
У женщин в результате удара могут быть травмированы молочные железы. После консультации травматолога необходимо обследоваться у маммолога во избежание осложнений.
Наиболее известными причинами возникновения ушиба считаются:
- Тупые удары в грудную клетку.
- Падение с высоты.
- Столкновение с чем-либо.
Ушиб грудной клетки возникает при повреждении ее мягкой ткани. Наиболее часто подвержены повреждению плевра и легочные ткани. Легочная ткань терпит поражение при давлении грудных костей. При этом грудная стенка не повреждается. Воздушные контузии могут стать причиной травмирования легочной ткани.
По медицинской статистике ушибы грудной клетки редкое явление и составляет 12-14% от всех случаев подобных травм. Самые распространенные из них:
- ДТП – 85% повреждений происходит от удара человека об руль;
- прямонаправленный удар;
- падение на жесткую поверхность или предмет;
- получение механической травмы в бытовых условиях (самый низкий показатель возможного травмирования).
- Непосредственная причина травмы груди характерна для любого вида ушибов. Ушиб возникает вследствие механического воздействия на область грудной клетки и группы мышц, расположенных под ней.
МКБ-10: S20-S29 — Травмы грудной клетки
В Международном классификаторе болезней Десятого пересмотра (МКБ 10) ушиб грудной клетки рассматриваются как:
- внешние – S 20;
- открытые раны — S 21;
- перелом ребер и грудины — S 22;
- дисторсия и вывих капсульно – связочного аппарата — S 23;
- повреждение спинного мозга и нервов — S 24;
- травма кровеносных сосудов — S 25;
- повреждение сердечной мышцы — S 26;
- неуточненная травма или повреждение других органов — S 27;
- размозжение грудной клетки — S 28;
- неуточненные — S 29.
В зависимости от причины, степени тяжести врач в диагнозе указывает только код болезни согласно МКБ 10, не расписывая клинической картины.
По международной классификации ушиб груди записывается как S 22.
Поверхностные повреждения клетки у взрослых обозначаются кодом по МКБ 10 — S20.2. Часто встречающиеся повреждения – ушибы передней стенки грудной клетки, им присваивается код S20.3. В отдельную группу травм по международному классификатору входят поверхностные повреждения молочной железы – S20.0 и S20.1.
Травмы и ушибы грудной клетки являются очень распространенными, они требуют своевременной диагностики и лечения.
После постановки диагноза хирург или травматолог обязательно записывает по МКБ 10 код ушиба грудной клетки в медицинскую карту. Международная классификация болезней десятого пересмотра широко применяется в медицинской практике по всему миру, поэтому врачи записывают в медицинскую документацию код того или иного патологического состояния для ведения учета и статистики.
3 S20-S29 Травмы грудной клетки
Содержит 6 блоков диагнозов.
Содержит 8 блоков диагнозов.
Исключены: вывих, растяжение и перенапряжение грудино-ключичного сустава (S43.2, S43.6) разрыв или смещение (нетравматические) межпозвоночного диска в грудном отделе (M51.-).
Содержит 7 блоков диагнозов.
Содержит 3 блока диагнозов.
Включены: ушиб
smsfm.ru
коды по МКБ-10 с синяками и без
Содержание статьи:
Получить ушиб грудной клетки можно самыми разными способами – от случайного падения до ДТП. Это серьезная травма, за которой нередко маскируются опасные нарушения. Согласно классификации МКБ-10, код ушиба грудной клетки входит в систему S20 «Поверхностные травмы грудной клетки». Его номер – S20.20, однако сюда входят и другие повреждения: ушиб молочной железы, неуточненные травмы железы, поверхностные травмы передней и задней грудной стенки.
Механизм образования и симптомы ушиба
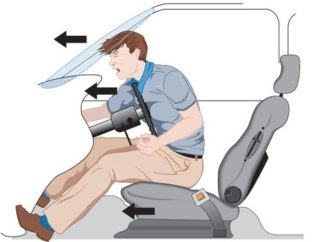
Ушиб грудной клетки при аварии
Среди наиболее распространенных внешних травм – ушибы. Возникать они могут даже при небольшом воздействии на мягкие ткани. Сильные ушибы наблюдаются от падений и ударов, могут сопровождаться огромными гематомами и кровоподтеками без нарушения целостности кожи.
Сильное и резкое давление приводит к повреждению нервных окончаний, мышечных структур и подкожно-жировой клетчатки. Если удар получается сильным, может произойти смещение ребер, так как они достаточно подвижны. Это чревато развитием травм легких, плевры, диафрагмы, пищевода, желудка и даже сердца.
При сильных ушибах грудной клетки у взрослых развивается процесс скопления жидкости в тканях, что приводит к появлению отеков и припухлости. В тяжелых случаях развивается некроз поврежденных и соседних тканей, а из-за травмы нервов появляется сильная боль.
У некоторых пациентов после травмы происходит отслоение фасции и надкостницы, что приводит к образованию плотного участка. У многих людей этот процесс вызывает постоянные боли, периодическое воспаление, из-за чего затрудняется работа мышечных волокон.
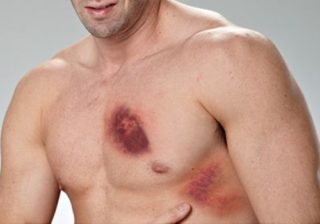
При ушибе характерно возникновение гематом и кровоподтеков
Самые распространенные симптомы ушиба груди:
- Гематома. Сопровождается образованием кровоподтека, синяка, черного или синего внутри и более светлого по краям. Чаще характерна для переломов ребер на фоне ушиба.
- Отек. Возникает почти сразу же после ушиба, может приводить к трудностям с дыханием, изменению голоса.
- Тошнота и головная боль. Указывают на повреждение жизненно важных органов.
- Спазмы. Развиваются как при сильных, так и при слабых ушибах. Проявляются в основном при движениях туловищем, при кашле.
Важно провести диагностику ушиба, так как за обычной гематомой могут скрываться более серьезные повреждения вплоть до трещин и смещения ребер.
Симптомы ушиба грудной клетки могут проявляться в течение нескольких дней, когда в процесс вовлекаются мягкие ткани. Боль становится обширной, наблюдаются сбои в работе дыхательной системы, сердца, ЖКТ. Опасные для жизни состояния возникают, если происходит смещение или надрывы органов.
Сопутствующие травмы и симптомы
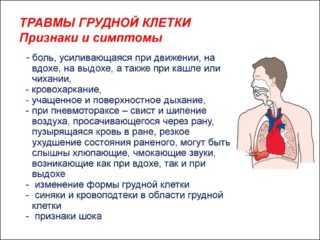 Ушиб может сопровождаться дополнительными повреждениями грудной полости – сосудов, бронхов, легких. Определить эти повреждения можно по симптомам:
Ушиб может сопровождаться дополнительными повреждениями грудной полости – сосудов, бронхов, легких. Определить эти повреждения можно по симптомам:
- кашель – при серьезных травмах может возникать кровавая пена;
- нарушение дыхания – пациенту после травмы сложно дышать;
- цианоз кожи лица и конечностей – синюшность и бледность;
- болевой шок – пациент становится заторможенным, плохо реагирует на вопросы, АД снижается;
- замедление пульса – указывает на нарушение сердечного ритма.
Если происходит разрыв плевры, начинается подкожная эмфизема, для которой характерен отек, хруст в месте ушиба. Если повреждения незначительные, патология проходит со временем сама.
Внутреннее кровотечение, гемоторакс, сопровождается скоплением крови в плевральной полости, что приводит к проблемам с дыханием. Очень редко развивается пневмоторакс – острая боль, низкое давление, посинение кожи.
Если происходит ушиб сердца, пациент почти всегда теряет сознание, у него наблюдаются проблемы с пульсом, выделяется холодный пот.
Отличие перелома ребер от ушиба
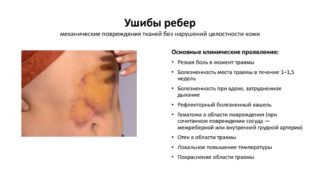 При диагностике важно отличить симптомы ушиба грудной клетки от переломов:
При диагностике важно отличить симптомы ушиба грудной клетки от переломов:
- Боль в ребрах. При переломах она резкая, усиливается от кашля и вдоха, болит при ходьбе и наклонах. При ушибе чаще носит тупой характер, усиливается при дыхании.
- Деформация костей. При ушибах не наблюдается. При переломе обломки могут выпирать из-под тканей. При открытой травме кости выходят наружу. Также слышен хруст или трение.

- Внешние повреждения. Перелом сопровождается обширными гематомами, синяками и кровоподтеками, болезненностью. Ушибы чаще сопровождаются небольшими покраснениями, отеками, без глубокого черного синяка.
- Общее состояние. При переломе у пациента нарушаются все жизненные процессы: сон, появляется кашель, нервозность, головные боли, утомляемость, проблемы с сердцем. При ушибе наблюдается лишь небольшой дискомфорт от движения или сна.
- Дыхание. Глубокие вдохи почти невозможны при переломах, всегда возникает боль. Может развиться одышка, неритмичность дыхания. При ушибах после приема болеутоляющего средства дыхание нормальное.
Симптомы переломов и ушибов часто похожи и неотличимы внешне, если речь не идет об открытых травмах, диагностику всегда следует доверять специалисту.
Причины ушиба грудной клетки

Спортивная травма
Среди наиболее распространенных факторов, провоцирующих ушиб груди, выделяют:
- спортивные травмы – единоборства, велосипедный спорт, а также некоторые виды командных состязаний;
- автомобильные аварии – обычно человек получает множество травм;
- бытовые случаи – драки, уличные бои, случайные удары;
- падения или травма от упавшего предмета – случаются при строительстве, ремонте.
Стать причиной ушиба может неаккуратное поведение, когда человек в шутку бьет другого в грудь.
Методы диагностики травмы

Рентгенография грудной клетки
Для осмотра пациента используются такие методы, как пальпация и инструментальные обследования:
- рентген – с его помощью можно выявить точное положение переломов;
- МРТ – позволяет распознать повреждения органов, сосудов, найти внутренние гематомы;
- КТ – назначается, если рентген дает неточные представления о повреждениях.
Если пациент поступил после ДТП или у него есть признаки тяжелых травм, дополнительно могут взять анализы крови и мочи.
Первая помощь при ушибах
 В домашних условиях лечение ушиба грудной клетки после ударов проводится только в рамках оказания первой помощи. Затем важно показать пациента специалисту. В первую очередь нужно:
В домашних условиях лечение ушиба грудной клетки после ударов проводится только в рамках оказания первой помощи. Затем важно показать пациента специалисту. В первую очередь нужно:
- Уложить пациента, ограничить его движения. Спина должна быть отклонена назад с опорой.
- Наложить повязку на грудную клетку, но без лишнего давления.
- Приложить лед для снятия воспаления и замедления процессов развития гематомы и отека.
Холодные компрессы накладывают максимум на 15 минут, затем делают перерыв и повторяют процедуру. Можно использовать средства типа Баралгина и Анальгина для снятия боли, если травма не открытая.
Болеть ушиб может от нескольких дней до нескольких недель. На болезненность влияют такие факторы, как сопутствующие патологии, степень поражения мягких тканей и органов. Полное выздоровление при небольших ушибах наступает на 3-4 неделе. При сильных ушибах с повреждением костей и органов боль может сохраняться до полугода.
Методы лечения ушибов грудной клетки
Комплексная терапия травм грудной полости предполагает использование медикаментов, народных средств, ЛФК. В редких случаях требуется хирургическое вмешательство. Но основная роль отводится препаратам.
Медикаментозное лечение
Снятие боли, воспаления и отека – главная цель медикаментозной терапии. Для этого используют обезболивающие и противовоспалительные таблетки на основе НПВС: Найз, Ибупрофен, Нурофен, Нимесил.
-

- Нестероидное противовоспалительное средство
Некоторым пациентам также назначают анальгетики типа Баралгина. Дополнительно используют лекарства, которые снимают отеки: Флогэнзи, Вобэнзим.
Широко используются мази:
- на основе нестероидных противовоспалительных средств – Диклофенак, Вольтарен, Ибупрофен;
- на основе бадяги – натуральный продукт отлично рассасывает синяки, снимает боль, но помогает только при незначительных травмах;
- мази с гепарином – замедляют воспаление, активируют заживление и рассасывают сгустки крови.
При открытых ранах применение мазей возможно только после заживления травм.
Народные средства терапии

В первые 2 дня после травмы используют холодные компрессы, снимающие боль
Натуральные продукты обладают комплексным действием на организм и широко применяются для лечения ушибов разной степени. Сочетать их следует с медикаментозным лечением. Однако эффективность народных рецептов очень высока в долгосрочной перспективе:
- Холодные компрессы. Используют в первые 2 суток после травмы. Они хорошо убирают воспаление и боль. Применяют 5 раз в день по 15-20 минут.
- На 3 сутки можно использовать согревающие продукты. Но только при условии, что врач не запретил такую терапию.
- Выполнение дыхательной гимнастики. Она предотвращает застойные явления и помогает работе легких. Достаточно глубоко вдыхать и выдыхать в течение 5-7 минут несколько раз в сутки.
- Мазь из меда и алоэ. Отличное рассасывающее средство, которое готовят из одинаковых частей указанных продуктов. Марлю смачивают в мази, прикладывают на 1 час к грудной клетке 3 раза в день.
- Спиртовая настойка. Готовят из 100 г тысячелистника или душицы и 0,5 л водки. Настаивают 3 дня, а затем прикладывают в виде компресса на всю ночь.
Если пациент привык регулярно ходить в баню, после ушиба делать этого нельзя как минимум 5-7 суток.
Народные средства могут иметь противопоказания, главное из которых – индивидуальная непереносимость компонентов. Категорически запрещено пользоваться спиртовыми продуктами людям, которые прошли через кодирование или лечились от алкоголизма.
Правильная поза для сна

Во избежание острых симптомов спать необходимо с приподнятой спиной
Ночью болезненность может усиливаться. Чтобы избежать острых симптомов, нужно спать с приподнятой спиной – на подушках или сложенных одеялах. Также помогает тугая повязка, наложенная на место ушиба перед сном.
Хирургическое вмешательство
Проводят только в случаях, когда наблюдается поражение крупных сосудов, легких, сердца или плевры. Чаще всего требуется удаление крови, воздуха и лишней жидкости. При операции хирург удаляет указанные вещества и накладывает дренаж.
Реабилитация после ушиба
Восстановление после ушибов грудной клетки должно сопровождаться физиотерапией и лечебными физическими упражнениями. Однако их интенсивность увеличивается со временем. Пациенту нельзя двигаться резко, использовать упражнения со сгибанием тела вперед, назад или вбок.
Для устранения отеков и гематом помогает массаж, который в первое время лучше доверить специалисту. Также можно выполнять легкий самомассаж дома, разминая участки мягких тканей, прилегающих к травмированной области.
Во время реабилитации пациенту нужно отказаться от переедания и вредных привычек – курения, употребления алкоголя. Это необходимо для нормализации процессов регенерации тканей.
Возможные последствия и осложнения ушибов
При неправильном лечении переломов и трещин в ребрах, происходит неправильное срастание костей
Тяжелые последствия после ушибов груди развиваются редко, в основном при отсутствии правильного лечения. Особенно опасны травмы, оставленные без внимания, с повреждением органов грудной полости. Среди последствий выделяют:
- трещины в ребрах – если их не лечить, могут неправильно срастить и постоянно болеть;
- внутренние кровотечения, опасные для жизни пациента;
- постоянное воспаление в области травмы, сопровождающееся температурой, слабостью;
- проблемы с дыханием, вызывающие кислородное голодание;
- стресс, нервозность и раздражительность из-за постоянной боли;
- пневмония как следствие травмы;
- скопление воздуха и жидкости в полости легких.
Ушиб грудной клетки или ребер не должен оставаться без внимания. Терапия патологии проводится комплексно. Если пациент ответственно подойдет к лечению, через 1-2 месяца сможет почти полностью избавиться от симптомов даже сильных повреждений со смещением ребер.
nogostop.ru